Бетховен – ветеринарная клиника, Красноярск
Совсем недавно в практике врачей «Бетховена» произошёл интересный клинический случай. Мы столкнулись с заболеванием «Стронгилоидоз», которое совсем не характерно для нашего климата. К счастью для нас и наших пациентов наши доктора смогли во время, а, главное, правильно диагностировать это недуг, и подобрать терапию. Наши пациенты уже выздоровели, а мы решили рассказать нашим читателям об этом заболевании.
Strongyloidosis — Стронгилоидоз встречается главным образом у молодых животных при большой плотности.
Возбудители :
1. Strongyloides Stercoralis. Распространённость — тропики, субтропики, но может встречаться и в южной Европе. Хозяин — собака, кошка, человек, приматы.
2, 3 Strongyloides felis, Strongyloides tumefaciens. Хозяин — кошка.
4. Strongyloides planiceps. Хозяин — собака, кошка, лиса.
Морфология и цикл развития
Паразитарная генерация представлена только Партеногенетическими самками размером 2,1 – 2,8 мм.
Отдельные морфологические формы представителей рода Strongyloides приведены на рисунке ниже. Паразитические и свободноживущие генерации чередуются. Паразитические самки живут в тонком кишечнике в криптах люберкиновых желёз. Они продуцируют яйца с рабдитиформными личинками, которые быстро линяют в окружающей среде. Часть их превращается в инвазионные филариформные личинки самок (Гомогония), а другая часть – в свободноживущие непаразитарные генерации самцов и самок (Гетерогения), которые живут в почве. Из яиц этой генерации развиваются инвазионные филариформные личинки, которые созревают как самки в новом хозяине.
Инвазионные личинки проникают в хозяина Перкутанно, гематогенно проходят гепатопульмональную мигрцию и заселяют тонкий кишечник. Препатентный период длится 9 – 14 дней или дольше. Такое непрямое развитие чаще всего встречается в тропических областях. Самки S. stercoralis И S. felis откладывают яйца, из которых уже во время прохода по пищеварительному тракту образуются рабдитиформные личинки I. Напротив, при инвазии S. planiceps выделяются яйца, из которых через 5 дней выходят личинки I. Прямое развитие случается и у S. stercoralis И S. felis, когда в кишечнике личинка I превращается в инвазионную личинку III. Эти личинки либо из кишечника, либо через кожу в перианальной области проникают прямо до тканей хозяина и таким образом происходит Аутоинвазия. В связи с поражением самых молодых возрастных категорий животных некоторые авторы допускают трансплацентарную и галактогенную передачу.
Напротив, при инвазии S. planiceps выделяются яйца, из которых через 5 дней выходят личинки I. Прямое развитие случается и у S. stercoralis И S. felis, когда в кишечнике личинка I превращается в инвазионную личинку III. Эти личинки либо из кишечника, либо через кожу в перианальной области проникают прямо до тканей хозяина и таким образом происходит Аутоинвазия. В связи с поражением самых молодых возрастных категорий животных некоторые авторы допускают трансплацентарную и галактогенную передачу.
Патогенез и клинические признаки
Заболевание протекает у взрослых особей часто асимптоматически. У щенков сильная инвазия вызывает геморрагический энтерит, дегидратацию организма,анемию и может произойти гибель животного. В результате аутоинвазии паразиты находятся в хозяине от нескольких месяцев до нескольких лет. Иммуносупрессия ведёт к гиперинвазии. Аутоинвазия и гиперинвазия вызывают долговременное поражение, во время которого с калом выделяются в меньшем количестве и инвазионные личинки.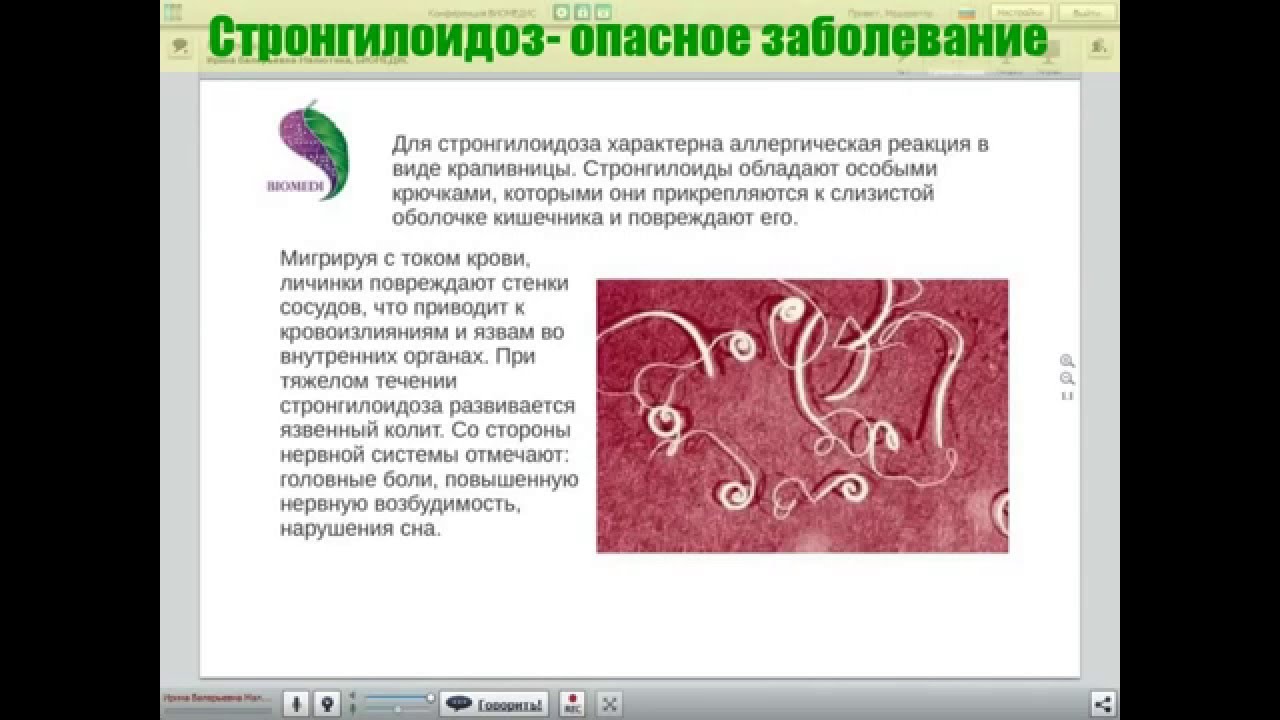
Различные состояния, связанные с иммунной недостаточностью, поддерживают прогрессивное течение инвазии. Заболевание сопровождается геморрагиями и воспалением тонкого кишечника, лёгких и других органов. Может перейти даже в летальный стронгилоидоз. Личинки были обнаружены например в трахее, селезёнке, почках. Были описаны и случаи выделения личинок с Мочой.
Диагностика
При исследовании кала при инвазии S. stercoralis И S. felis обнаруживают активно передвигающихся рабдитиформных личинок размером 230 – 350 μм. Инвазия S. planiceps характерна выделением овальных яиц с тонкой оболочкой размером 62 – 64 х 32 – 36 μм с личинкой, закрученной в виде латинской буквы U.
Лечение
На основании опыта для лечения стронгилоидозов с большой эффективностью применяется ивермектин по схеме, в некоторых случаях требуется повтор. Обрабатывать надо всех !!! животных в доме. При стронгилоидозе также испытаны — тиабендазол, оксибендазол, левомизол, дорамектин (последние три у сельхоз животных). Пирантел признан неэффективным полностью. Лечение нужно проводить до полного исчезновения личинок.
Пирантел признан неэффективным полностью. Лечение нужно проводить до полного исчезновения личинок.
Антитела к Strongyloides stercoralis, возбудителю стронгилоидоза, IgG
Метод определения
Иммуноанализ.
Исследуемый материал
Сыворотка крови
Ранняя (серологическая) диагностика стронгилоидоза.
Стронгилоидоз (ангвиллюлёз, кохинхинская диарея) – один из «тропических» гельминтозов. Это паразитарное заболевание с аллергическими, желудочно-кишечными и легочными проявлениями, вызываемое нематодой (круглым червем) Strongyloides stercoralis (угрица кишечная). Самка гельминта — бесцветная, нитевидная размером 2,2 • 0,03—0,07 мм, самцы имеют меньшие размеры — 0,7 • 0,05 мм. Оплодотворенные самки, паразитирующие в слизистой оболочке тощей кишки, откладывают туда яйца овальной формы, прозрачные, размерами 0,05 • 0,03 мм, из которых в кишечник выходят личинки длиной 0,2—0,3 мм.
Заболевание распространено в тропиках, но эндемические очаги могут обнаруживаться и во многих районах с умеренным климатом, что чаще связано с процессами туризма в тропические страны или миграцией из этих стран. Источник инфекции – больной человек, передача может происходить при контакте с почвой, инфицированной фекалиями, при употреблении загрязненной воды и пищи, при прямых контактах с больными. Заражают человека инвазионные филяриевидные (нитевидные) личинки третьей стадии, которые могут находиться на земле или в кале больного. Основной путь заражения стронгилоидозом — проникновение личинок червя через неповрежденную кожу при ходьбе босиком или при любом другом контакте с землей. Паразит, не покидая хозяина, может вновь проходить весь жизненный цикл (аутоинвазия). Личинки, проникнув в организм через кожу либо с загрязненной водой и пищей, внедряются в кровеносные или лимфатические сосуды и с током крови переносятся в легкие, проникают в альвеолы. Далее они по воздухоносным путям мигрируют в ротоглотку, откуда при заглатывании попадают в пищеварительный тракт и достигают 12-перстной кишки, где завершается их созревание.
Нередко болезнь протекает бессимптомно, но возможно и развитие угрожающего жизни состояния у людей со сниженным иммунитетом (диссеминированный стронгилоидоз со смертностью 60—85 %). На ранних стадиях преобладают аллергические проявления со стороны кожи и легких. В месте проникновения (часто на стопах) возникает зудящая папуллезная сыпь. Миграция личинок в легкие нередко сопровождается пневмонией с приступами удушья, одышкой, кровохарканьем. На поздних стадиях преобладают проявления со стороны желудочно-кишечного тракта (боли в животе, диарея) вплоть до очень тяжелого его поражения. У больных с иммунодефицитом (в том числе при ослаблении иммунитета на фоне лечения глюкокортикоидами) возможна гиперинвазия с развитием угрожающего жизни диссеминированного стронгилоидоза.
Диагностика стронгилоидоза, в отличие от диагноза многих других кишечных гельминтозов, основывается на выявлении в кале не яиц, а личинок паразита, что требует применения особых методов, которые обычно используют в специализированных лабораториях. Экскреция личинок может быть низкой и переменной, эффективность однократного исследования кала не превышает 50%. Обычно стронгилоидоз сопровождается эозинофилией: у большинства больных в количество эозинофилов в крови возрастает от 6 до 15% (в абсолютных значениях – 500-1500 клеток/мкл), но при стронгилоидозе на фоне применения иммунодепрессантов эозинофилия может отсутствовать. Серологические тесты (исследование крови на наличие антител к паразиту, которые появляются в результате контакта филяриевидных личинок с иммунной системой человека) являются наиболее чувствительным видом исследований при хронической инфекции. Чувствительность этих тестов, по данным литературы, составляет около 85%. Применение серологических тестов для контроля лечения затруднено тем, что антитела исчезают не ранее 6-12 месяцев после излечения.
Экскреция личинок может быть низкой и переменной, эффективность однократного исследования кала не превышает 50%. Обычно стронгилоидоз сопровождается эозинофилией: у большинства больных в количество эозинофилов в крови возрастает от 6 до 15% (в абсолютных значениях – 500-1500 клеток/мкл), но при стронгилоидозе на фоне применения иммунодепрессантов эозинофилия может отсутствовать. Серологические тесты (исследование крови на наличие антител к паразиту, которые появляются в результате контакта филяриевидных личинок с иммунной системой человека) являются наиболее чувствительным видом исследований при хронической инфекции. Чувствительность этих тестов, по данным литературы, составляет около 85%. Применение серологических тестов для контроля лечения затруднено тем, что антитела исчезают не ранее 6-12 месяцев после излечения.
Литература
- Инфекционные болезни у детей. Ред. Д.Марри. М. Практика, 2006 г., 928с
- Медицинская микробиология (гл.
 ред. Покровский В.И., Поздеев О.К.). – ГЭОТАР, Медицина, Москва, 1999, 1184 с.
ред. Покровский В.И., Поздеев О.К.). – ГЭОТАР, Медицина, Москва, 1999, 1184 с. - Requena-Mendez A. et al, The laboratory diagnosis and follow up of strongyloidiasis: a systematic review. PLOS Neglected Tropical Diseases. – 2013, Vol. 7,1,2002.
- Материалы фирмы-производителя реагентов.
Определение антител к возбудителям стронгиллоидоза (Strongyloides stercoralis) класса IgG
Антитела класса IgG к Strongyloides stercoralis появляются в крови через 2-3 недели с момента первичного инфицирования, достигая максимума концентрации в острый период инфекции, затем снижаются, но невысокий титр антител сохраняется пожизненно. Данный тест необходим для диагностики текущей или перенесенной инфекции.
Общая информация об инфекции
Стронгилоидоз — паразитарное заболевание человека, вызываемое круглыми червями Strongyloides stercoralis. Характерной особенностью данных паразитов является способность с одной стороны жить и размножаться в организме хозяина десятилетиями практически бессимптомно, а с другой — вызывать угрожающие жизни состояния у людей со сниженным иммунитетом (диссеминированный стронгилоидоз со смертностью 60—85 %).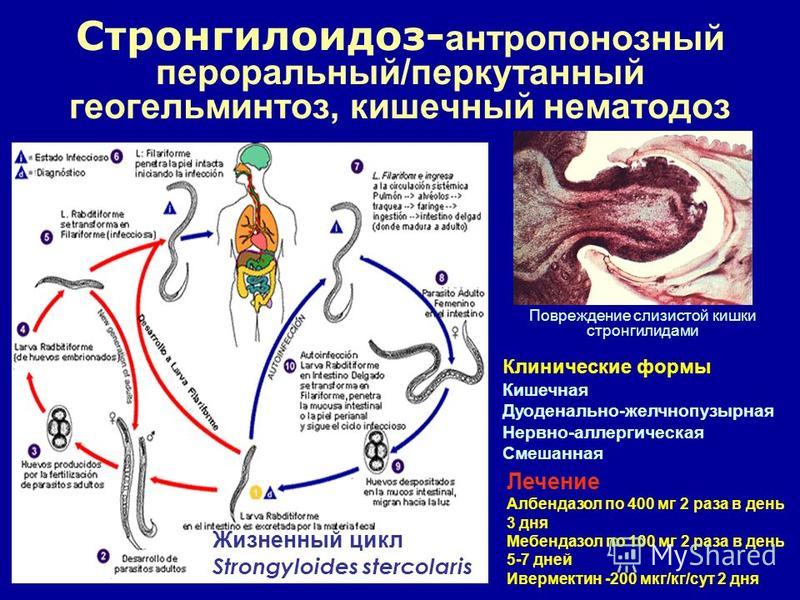
Стронгилоидоз широко распространён в странах с тропическим и субтропическим климатом, и в эндемичных районах может поражать до 40 % населения.
Основной путь заражения стронгилоидозом — проникновение личинок червя через неповрежденную кожу при ходьбе босиком или при любом другом контакте с землёй. Симптомы могут отражать как процесс проникновения личинок, сопровождающийся зудом, так и пребывание червей внутри организма, где они разносятся током крови по сосудам и органам, в конечном итоге попадая в кишечник. Наиболее частые проявления инвазии — жидкий водянистый стул, боли в животе и уртикарная сыпь на коже.
Клинические симптомы стронгилоидоза варьируют в широких пределах в зависимости от остроты болезни и индивидуальной реакции организма. Болезнь может протекать в нескольких формах: острая инфекция, хроническая инфекция с желудочно-кишечными проявлениями, асимптоматическая аутоинфекция, симптоматическая аутоинфекция и синдром гиперинфекции с диссеминацией (распространением) паразитов по всему организму.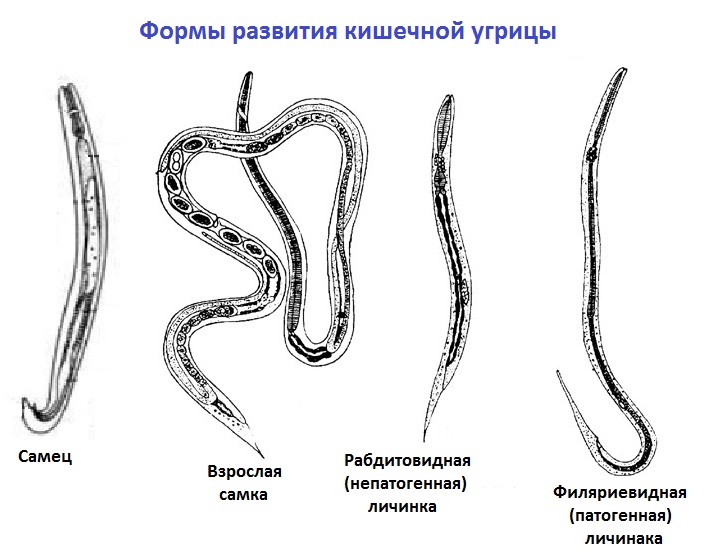
У иммунокомпетентных лиц стронгилоидоз обычно принимает асимптоматическую или наиболее мягкую форм. У ослабленных и иммунокомпрометированных лиц (имеющих раковые заболевания, СПИД, после трансплантации органов, химиотерапии и лечения кортикостероидами) стронгилоидоз может переходить в диссеминированную форму, когда личинки паразитов распространяются по всему организму. Эта форма болезни может протекать тяжело, вызывая заражение крови (паразитемия), менингит, миокардит и др..
Показания для назначения данного исследования
Определение специфических IgG к Strongyloides stercoralis используется в качестве дополнительного метода диагностики стронгилоидоза у лиц, проживающих в эндемичных районах и у лиц с характерными клиническими проявлениями. Хроническое течение заболевания с периодическими обострениями и разнообразием клинических проявлений (гастродуоденит, кожные высыпания, бронхит с астматическим компонентом) обусловливает определенные сложности в проведении дифференциальной диагностики и в этом случае данные о наличии/отсутствии специфических IgG имеют большое диагностическое значение.
Литература:
1. Бронштейн А.М., Токмалаев А.К. Паразитарные болезни человека. Протозоозы и гельминтозы. — М.: «Российский университет дружбы народов», 2002.
Стронгилоидоз: симптомы, лечение, профилактика
Стронгилоидоз – паразитарное заболевание, вызванное кишечной угрицей – Strongyloides stercoralis, — класс нематоды. Заболевание имеет разнообразие клинических симптомов, связанных с поражением желудочно-кишечного тракта. Впервые данная патология была описана в 1876 году под названием кохинхинская диарея.
Кишечная угрица до 2.2 мм длиной, нитевидная, бесцветная, полупрозрачная. Самка откладывает яйца в либеркюновые крипты слизистой оболочки кишечника, из которых высвобождаются рабдитовидные финны. Поначалу личинки являются неинвационными, то есть свободными, затем перерождаются в инвационные формы.
Заражение может произойти двумя путями:
- Через неповрежденную кожу или потовые железы. Еще одними воротами являются волосяные фолликулы.
 Пройдя через кожу, финны попадают в кровеносные сосуды, затем по пути следования проходят через правое предсердие, желудочек, попадают в легкие и в глотку. Затем человек их вновь проглатывает, и они попадают в тонкий кишечник, где перерождаются во взрослые особи. В слизистую оболочку способны проникать только самки, оплодотворение начинается в легких, а заканчивается в кишечнике.
Пройдя через кожу, финны попадают в кровеносные сосуды, затем по пути следования проходят через правое предсердие, желудочек, попадают в легкие и в глотку. Затем человек их вновь проглатывает, и они попадают в тонкий кишечник, где перерождаются во взрослые особи. В слизистую оболочку способны проникать только самки, оплодотворение начинается в легких, а заканчивается в кишечнике. - Пероральный путь – через слизистую ротовой полости, и далее по уже вышеописанному пути.
- Единичные случаи известны внутриутробного заражения.
Источником заражения является больной человек. Цикл миграции занимает до 27 суток. Личинки выделяются во внешнюю среду с испражнениями и при достаточной влажности и температуре сохраняют свою жизнеспособность.
Симптомы
Множественность симптомов стронгилоидоза связано с двухфазным циклом, и как внекишечным, так и внутрикишечным поражением.
- Во время инкубационного периода, который длится до 17 дней, клиника связана с аллергическими проявлениями: лихорадка, высыпания, зуд, мышечные боли, суставные боли и соответствующие изменения в клиническом анализе крови.

- Характерны типичные кожные изменения: волдыри розовато-красноватого оттенка, овальные и удлиненные. Пациента беспокоит сильный зуд, и после расчесывания волдырей становится больше. Сыпь может держаться до трех суток, после чего самостоятельно проходит. Высыпания могут повторяться несколько раз в месяц или в год, но при этом цикличная закономерность не выявлена.
- Общие симптомы: слабость, головные боли, утомляемость, головокружения.
- Легочные симптомы: астмоидный бронхит, пневмонии. На рентгенограмме выявляются характерные пневмонические очаги.
- Кишечные симптомы, проявляющиеся через несколько недель (2-3). Пациенты жалуются на тошноту, потерю аппетита, рвоту, нарушение стула, наличие крови, болезненные позывы на мочеиспускание, желтушность. Выявляются расстройства желчного пузыря, горечь во рту, боли в правом подреберье. Болевой синдром достаточно выявлен.
- Клиническая картина может быть как изолированная, по своей системе (легкие, кишечник, кожа), так и смешанная, что встречается гораздо чаще.

«
Стронгилоидоз считается СПИД-ассоциированным паразитозом.
»
Лечение стронгилоидоза
Лечение стронгилоидоза проводится только после подтверждения заболевания с помощью специальных методов. Каловые массы исследуются на наличие финны, для лаборатории можно предоставить либо кал, либо мокроту, либо дуоденальный секрет. Необходимо четко указывать в сопроводительном документе, что врача интересует именно анализ на данную инвазию, так как многие методы лишь губят личинки, давая неверное заключение.
Лечение данной инвазии проходит строго стационарно. Назначают специфические препараты: минтезол и ивермектин. Также в качестве поддерживающей терапии рекомендованы десенсибилизирующие препараты, при необходимости назначают инфузионную терапию.
По результатам лечения обязательно проводят лабораторный контроль через 2 недели, а затем через каждый месяц в течение 3 месяцев.
Профилактика
Профилактика заключается в выявлении инфицированных пациентов и обеззараживании окружающей среды. Для этого обязательно на стронгилоидозную инвазию должны обследоваться ВИЧ-инфицированные, пациенты с заболеваниями гепатобилиарной системы, а также с другими заболеваниями ЖКТ, особенно с эозинофилией в анализе крови.
Некоторые группы людей попадают в зону риску, поэтому также обязаны периодически обследоваться на предмет инвазии кишечной угрицей:
- Шахтеры;
- Землекопы;
- Строители дорог;
- Люди, работающие в парниках;
- На овощных базах;
- Пациенты психбольниц и интернатов.
При обнаружении участка заражения проводят его обеззараживание специальными методами. Также важно проводить санитарное просвещение населения, особенно в эндемичных районах.
Почему Вам стоит прийти именно к нам?
- Наши специалисты проводят тщательное клинико-диагностическое обследование организма с привлечением врачей смежных специальностей;
- Мы практикуем преемственность, чтобы не упустить возможную патологию;
- Благодаря современной диагностической базе, наши специалисты в краткие сроки поставят верный диагноз и разработают эффективный курс лечения.

Запись в Пресненский центр:
+7 (495) 255-36-36
Адрес: М. 1905 года, ул. 1905 года, д. 7 стр. 1
Стронгилоидоз: особенности и виды, признаки Стронгилоидоз, диагностика и лечение | Патологии
Стронгилоидоз — нематодоз, вызванный круглыми червями семейства Strongyloididae, подотряда Rhabditata. Восприимчив и человек.
Биология развития
Cхожа для всех стронгилоидозов. Имеют прямой и непрямой тип развития, в зависимости от условий окружающей среды. При прямом пути развития, чаще в теплое время года, во внешней среде из яйца вылупляется личинка, которая несколько раз линяет и затем становится инвазионной. Ее проглатывает основной хозяин. При непрямом пути развития после первой линьки во внешней среде, формируются личинки 2-й стадии, которые превращаются в свободноживущих раздельнополых самцов и самок. Они во внешней среде и откладывают яйца. Из яиц вылупляются личинки, образуются филяриевидные (инвазионные) формы. Данные гельминты могут развиваться разными путями вне организма хозяина. Заражение может происходить при попадании внутрь, так и через кожу при проникновении\ внедрении филяриевидных личинок.
Они во внешней среде и откладывают яйца. Из яиц вылупляются личинки, образуются филяриевидные (инвазионные) формы. Данные гельминты могут развиваться разными путями вне организма хозяина. Заражение может происходить при попадании внутрь, так и через кожу при проникновении\ внедрении филяриевидных личинок.
Диагностика
Диагноз ставится на основании результатов анализа кала.
Стронгилоидоз крупного рогатого и мелкого рогатого скота
Возбудитель Strongyloides papillosus (восприимчивы зайцы и кролики). Поражают слизистую оболочку тонкого отдела кишечника.
Симптомы: у овец в первые дни после проникновения личинки через кожу начинается зуд, беспокойство, покраснение, образуются гнойнички. Во время миграции личинок состояние ухудшается, поднимается температура тела, снижается аппетит, в легких прослушиваются влажные хрипы, которые потом исчезают. Усиливается перистальтика, в кале появляется слизь, появляются поносы и запоры. У телят стронгилоидоз протекает хронически, сопровождается снижением массы тела отставанием в развитии. Редко схож с симптомами у ягнят (овец).
У телят стронгилоидоз протекает хронически, сопровождается снижением массы тела отставанием в развитии. Редко схож с симптомами у ягнят (овец).
Лечение: используют препараты ивермектина, эприномектина, фебантела (Неомектин, Эпримек, Празивер)
Стронгилоидоз жеребят
Возбудитель Strongyloides westeri. Локализация взрослых нематод в тонком отделе кишечника.
Симптомы: протекает хронически, симптомы выражены слабо.
Лечение: эффективны препараты мебендазола, тиабендазола, эприномектина (Эпримек), ивермектина + празиквантела (Празивера).
Стронгилоидоз поросят
Возбудитель Strongyloides ransomi. Паразитирует в тонком отделе кишечника.
Симптомы: протекает остро и хронически. У поросят до 2-х месяцев отмечают вялость, проблемы пищеварения, снижение аппетита, снижение массы тела. Кожа краснеет, появляется сыпь, повышается температура тела, сильная болезненность в области спины и крупа, рвота, диарея, видимые слизистые становятся бледными.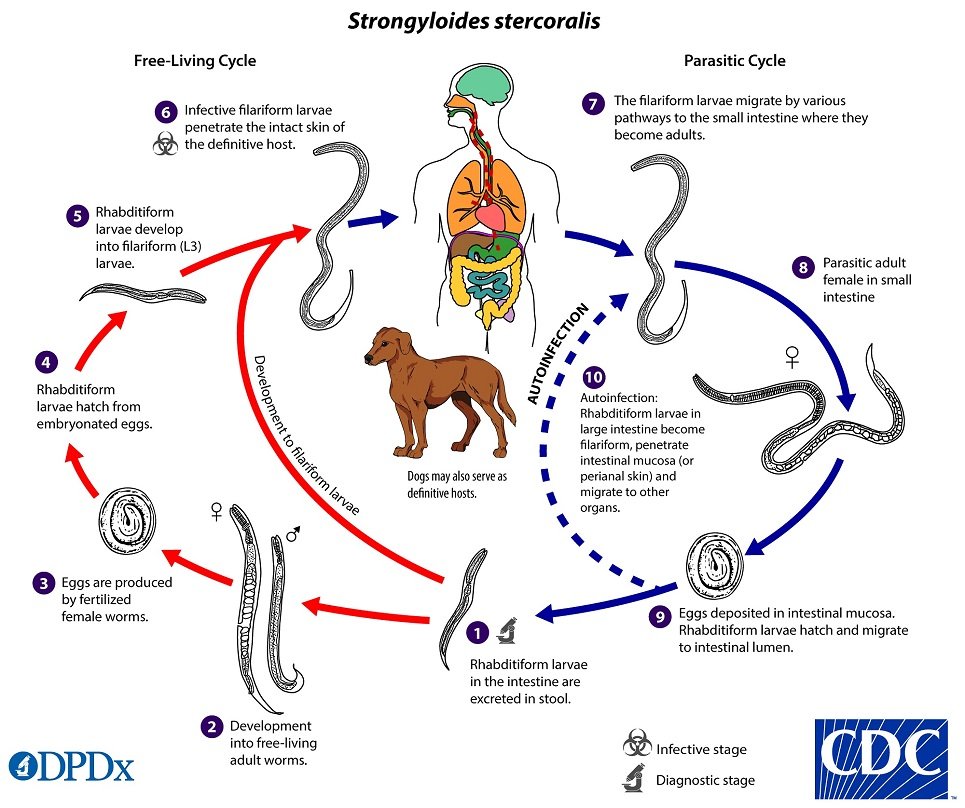 У взрослых животных в большинстве случаев протекает хронически, без явной клинической картины.
У взрослых животных в большинстве случаев протекает хронически, без явной клинической картины.
Лечение: препараты на основе фенбендазола, ивермектина, эприномектина (Эпримек, Празивер, Неомектин).
Профилактика: профилактикой стронгилоидозов для всех видов животных является своевременная дегельминтизация.
Поражение центральной нервной системы при стронгилоидозе
В последние годы наблюдается тенденция к увеличению пораженности некоторыми гельминтозами, в том числе растет количество больных токсокарозом, трихоцефалезом, стронгилоидозом [1]. Согласно данным официальной статистики, в нашей стране ежегодно выявляется до 500 тыс. больных паразитарными инвазиями, из них гельминтозы составляют 90,23 %, протозоозы — 9,76 % [1].
Однако истинные масштабы распространения инвазий в Украине значительно больше, и с учетом различных экспертных оценок число инвазированных может достигать 5 млн [2]. Стронгилоидоз входит в число наиболее распространенных гельминтозов наряду с трихоцефалезом, амебиазом и лямблиозом. Среди них на долю стронгилоидоза приходится 3,3 % [2].
Стронгилоидоз входит в число наиболее распространенных гельминтозов наряду с трихоцефалезом, амебиазом и лямблиозом. Среди них на долю стронгилоидоза приходится 3,3 % [2].
Стронгилоидоз — хронический гельминтоз, не имеющий тенденции к самоизлечению, сопровождающийся выраженной сенсибилизацией организма, поражением различных органов и систем, что обусловливает неспецифичность и полиморфизм клинических проявлений. Фактором, поддерживающим хроническое течение и тяжесть этого заболевания, является аутоинвазия. Стронгилоидоз встречается повсеместно, но наиболее распространен в странах тропического пояса, особенно в Южной Америке, где заболеваемость населения составляет 30–40 %. В настоящее время в связи с улучшением гельминтологического обследования доказано, что и в странах с умеренным климатом стронгилоидоз не столь редкое заболевание, показатель пораженности населения в среднем 0,6–2 %, в отдельных регионах с умеренным климатом может достигать 20 %. В СНГ наиболее интенсивные очаги стронгилоидоза имеют место во влажных субтропиках Азербайджана (пораженность населения в среднем 18,6 %, максимальная — до 40 %), Грузии (средняя пораженность 2,4 %) и Украины (1,5–2 % в лесостепной зоне). В России, в Краснодарском крае стронгилоидоз выявляется с частотой от 0,2 до 2 % [4, 5].
В России, в Краснодарском крае стронгилоидоз выявляется с частотой от 0,2 до 2 % [4, 5].
Возбудитель стронгилоидоза Strongyloides stercoralis — раздельнополые гельминты, развивающиеся без промежуточного хозяина, со сменой паразитической и свободноживущей генераций. Паразитическая самка — мелкая нитевидная нематода может жить во внешней среде или в тонком кишечнике человека — в криптах двенадцатиперстной и тощей кишок. Из отложенных самкой яиц в просвете либеркюновых желез вылупливаются рабдитовидные (неинвазивные) личинки, которые со временем превращаются в филяриевидные (инвазивные) личинки или же в свободноживущих особей: самок и самцов. Последние живут и размножаются во влажной теплой почве. Развитие заболевания обусловлено проникновением в организм филяриевидных (инвазивных) личинок преимущественно через кожу, реже перорально, через слизистую оболочку желудочнокишечного тракта. Аутоинвазия обусловлена способностью филяриевидных личинок, вылупившихся в кишечнике из яиц паразитирующей самки, внедряться в слизистую оболочку кишки или кожу перианальной области.
Личинки, проникающие через кожу, мигрируют по кровотоку в легкие, оттуда с мокротой попадают в глотку, а затем в желудочнокишечный тракт. Патогенез стронгилоидоза определяется главным образом сенсибилизирующим действием антигенов гельминта. Инвазия S.stercoralis вызывает частичный иммунитет к суперинвазии, и гельминты локализуются только в тонкой кишке. При нарушении иммунного ответа хозяина создаются условия для аутосуперинвазии из кишечника. У лиц с измененной реактивностью возможна генерализация с миграцией личинок в мозг, лимфатические узлы, печень, миокард. Кроме этого, личинка является хозяином таких микроорганизмов, как Escherichia coli, Klebsiella, Serratia и энтерококки, как на своей поверхности, так и в пищеварительном тракте, что может явиться причиной развития вторичных менингитов и грамотрицательного сепсиса.
Ранняя миграционная стадия стронгилоидоза часто протекает остро с лихорадкой, экзантемой, другими аллергическими симптомами. Возможны изменения со стороны легких: кашель, сухие или влажные хрипы, приступы удушья. Рентгенологически в легких выявляются летучие инфильтраты, бронхопневмонии. Наблюдаются боли в эпигастрии, тошнота, рвота, расстройство стула, нередко увеличиваются печень и селезенка. В крови выявляются гиперэозинофильный лейкоцитоз (до 4 х 109/л) и эозинофилия (до 80 %). В хронической стадии стронгилоидоза преобладают нарушения со стороны желудочнокишечного тракта [11]. В зависимости от преобладания клинических симптомов выделяют кишечную, печеночную, дуоденожелудочнопузырную, аллергическую, нервную и другие формы заболевания. Вследствие полиморфизма клинических проявлений диагностика затруднена. При иммуносупрессии (на фоне хронической патологии, ВИЧинфекции, лечения кортикостероидами, цитостатиками) возможна генерализация инфекции. В последние годы стронгилоидоз начали с повышенной частотой выявлять у больных СПИДом [3].
Рентгенологически в легких выявляются летучие инфильтраты, бронхопневмонии. Наблюдаются боли в эпигастрии, тошнота, рвота, расстройство стула, нередко увеличиваются печень и селезенка. В крови выявляются гиперэозинофильный лейкоцитоз (до 4 х 109/л) и эозинофилия (до 80 %). В хронической стадии стронгилоидоза преобладают нарушения со стороны желудочнокишечного тракта [11]. В зависимости от преобладания клинических симптомов выделяют кишечную, печеночную, дуоденожелудочнопузырную, аллергическую, нервную и другие формы заболевания. Вследствие полиморфизма клинических проявлений диагностика затруднена. При иммуносупрессии (на фоне хронической патологии, ВИЧинфекции, лечения кортикостероидами, цитостатиками) возможна генерализация инфекции. В последние годы стронгилоидоз начали с повышенной частотой выявлять у больных СПИДом [3].
Обычно при стронгилоидозе центральная нервная система (ЦНС) в патологический процесс не вовлекается. Но у 11,8 % больных возможна невротическая форма заболевания. Иногда изменения со стороны нервной системы могут быть единственным проявлением болезни [5].
Иногда изменения со стороны нервной системы могут быть единственным проявлением болезни [5].
По характеру изменений в центральной нервной системе можно выделить два типа нарушений: функциональные нарушения и органические, с развитием менингитов, менингоэнцефалитов, абсцессов головного мозга, обусловленных нахождением в центральной нервной системе личинок S.stercoralis или их паразитов (Escherichia coli, Klebsiella, Serratia, энтерококки) [1].
Преобладают функциональные нарушения нервной системы по типу астенического синдрома или психоневроза [5]. Больные жалуются на общую слабость, головные боли, головокружения, расстройства сна, повышенную раздражительность, потливость. Могут наблюдаться синдром Меньера, обморочные состояния, неустойчивость артериального давления с наклонностью к гипотонии. Разными авторами описаны отдельные случаи парестезий, расстройств чувствительности, нарушение ритма дыхания и сердечной деятельности, кратковременное расстройство акта глотания, вялая реакция зрачков на свет.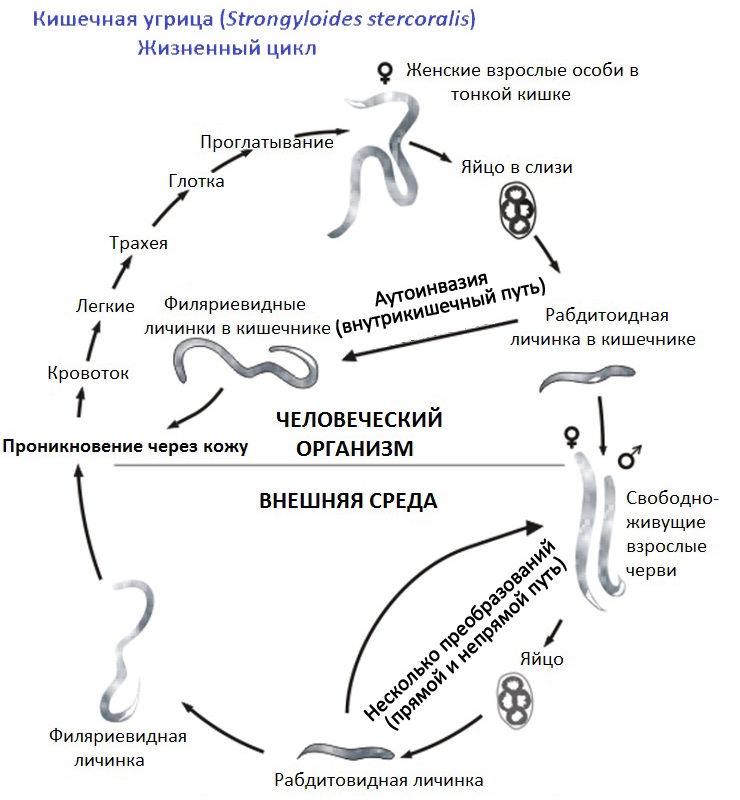 После установления диагноза стронгилоидоза и курса специфической терапии общее состояние приходило в норму.
После установления диагноза стронгилоидоза и курса специфической терапии общее состояние приходило в норму.
При инфекционном процессе с диссеминацией паразита возможно развитие бактериального менингита, вызванного грамотрицательной флорой. В большинстве случаев это вторичный менингит, осложняющий бактериемию, ассоциированную с миграцией инвазивной личинки. Гораздо реже патологические процессы бывают результатом прямой инвазии личинок в различные отделы центральной нервной системы. Подтверждением этого является обнаружение личинки в ликворе или менингеальных оболочках. Owor и Wamukota [10] нашли личинку, ассоциированную с грамотрицательной палочкой, в субарахноидальном пространстве 45летнего мужчины из Уганды с тяжелым хроническим заболеванием, в финале которого была диссеминация личинок S.stercoralis и острый бактериальный менингит.
Редко личинки находят в паренхиме головного мозга. Neefe с соавт. [9] описали пациента, у которого на фоне лечения кортикостероидами развилось заболевание с преимущественным поражением центральной нервной системы. Личинки проникли в мозг гематогенным путем через мелкие кровеносные сосуды и явились причиной микроинфарктов. На вскрытии мозг был отечен, с участками геморрагий и некрозов. Микроинфаркты с воспалительными инфильтратами были разбросаны в паренхиме мозга, окруженные зонами демиелинизации и клетками с микровакуолями. Несколько жизнеспособных личинок были найдены в головном мозге и мозжечке без признаков перифокального воспаления и некрозов. Кроме этого, личинки были обнаружены в периваскулярном пространстве, твердой мозговой оболочке, эпидуральном, субдуральном и субарахноидальном пространствах, однако бактериальный менингит у этого пациента не развился [9]. Авторы считают, что наблюдаемое расположение личинок показывает, что некоторые из них попали в головной мозг путем миграции через спинномозговой канал, двигаясь вверх по направлению к головному мозгу.
Личинки проникли в мозг гематогенным путем через мелкие кровеносные сосуды и явились причиной микроинфарктов. На вскрытии мозг был отечен, с участками геморрагий и некрозов. Микроинфаркты с воспалительными инфильтратами были разбросаны в паренхиме мозга, окруженные зонами демиелинизации и клетками с микровакуолями. Несколько жизнеспособных личинок были найдены в головном мозге и мозжечке без признаков перифокального воспаления и некрозов. Кроме этого, личинки были обнаружены в периваскулярном пространстве, твердой мозговой оболочке, эпидуральном, субдуральном и субарахноидальном пространствах, однако бактериальный менингит у этого пациента не развился [9]. Авторы считают, что наблюдаемое расположение личинок показывает, что некоторые из них попали в головной мозг путем миграции через спинномозговой канал, двигаясь вверх по направлению к головному мозгу.
R. Meltzer с соавт. (1979) описали редчайший случай прижизненной диагностики поражения центральной нервной системы личинками возбудителя стронгилоидоза: у больной со стронгилоидозом на фоне спленэктомии и кортикостероидной терапии наступила массивная диссеминация личинок паразита. Больную беспокоила головная боль, температура повысилась до фебрильных цифр, отмечалась патологическая сонливость, в общем анализе крови был выраженный лейкоцитоз. Личинки паразита были обнаружены в спинномозговой жидкости, мокроте и кале. Больная погибла от стронгилоидоза с поражением центральной нервной системы [12].
Больную беспокоила головная боль, температура повысилась до фебрильных цифр, отмечалась патологическая сонливость, в общем анализе крови был выраженный лейкоцитоз. Личинки паразита были обнаружены в спинномозговой жидкости, мокроте и кале. Больная погибла от стронгилоидоза с поражением центральной нервной системы [12].
Большинству описанных пациентов диагноз диссеминированного стронгилоидоза установлен посмертно [7, 9, 10]. Если диагноз подтверждается при жизни, лечение следует проводить тиабендазолом 25 мг/кг 2 раза в день, при своевременно начатой терапии прогноз более благоприятный [8]. Arroyo и Brown [6] показали, что тиабендазол проникает в ЦНС у пациентов с диссеминированным стронгилоидозом и менингитом, вызванным Serratia.
Диссеминированный стронгилоидоз — заболевание, ассоциированное с нарушением иммунного статуса, например, у больных онкологическими заболеваниями, ВИЧинфекцией, при лучевой терапии, назначении кортикостероидов и цитостатиков. В этом аспекте стронгилоидоз можно рассматривать как оппортунистическую инфекцию. Поэтому при планируемом проведении иммунодепрессивной терапии (например, при трансплантации внутренних органов, лечении бронхиальной астмы, коллагенозов и др.) больным из эндемичных очагов предварительно следует провести обследование на стронгилоидоз. Поражение нервной системы, лихорадочные состояния у лиц со сниженным иммунитетом также требуют проведения обследования на стронгилоидоз.
Поэтому при планируемом проведении иммунодепрессивной терапии (например, при трансплантации внутренних органов, лечении бронхиальной астмы, коллагенозов и др.) больным из эндемичных очагов предварительно следует провести обследование на стронгилоидоз. Поражение нервной системы, лихорадочные состояния у лиц со сниженным иммунитетом также требуют проведения обследования на стронгилоидоз.
Стронгилоидоз — Strongyloidiasis — qaz.wiki
Стронгилоидоз является человеком паразитарного заболевания , вызванными нематодами под названием Strongyloides stercoralis , а иногда и С. fülleborni , который является одним из видов гельминтов . Он принадлежит к группе нематод, называемых круглыми червями . Этот кишечный червь может вызывать у людей ряд симптомов, в основном кожные симптомы, боль в животе , диарею и потерю веса , среди многих других специфических и неопределенных симптомов диссеминированного заболевания и тяжелых опасных для жизни состояний в результате гиперинфекции.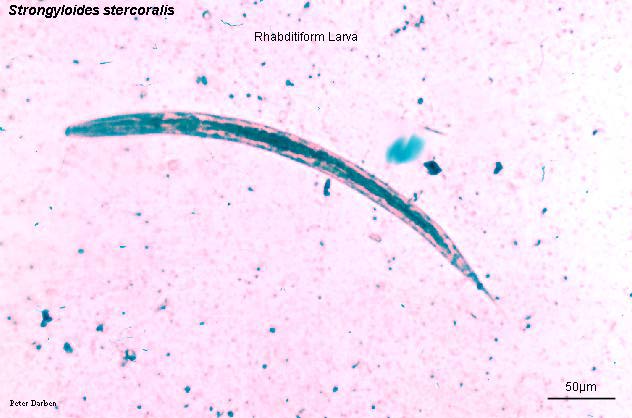 У некоторых людей, особенно тех, кто нуждается в кортикостероидах или других иммуносупрессивных препаратах, Strongyloides может вызвать синдром гиперинфекции, который при отсутствии лечения может привести к смерти. Диагноз ставится на основании анализов крови и кала. Препарат ивермектин широко используется для лечения стронгилоидоза.
У некоторых людей, особенно тех, кто нуждается в кортикостероидах или других иммуносупрессивных препаратах, Strongyloides может вызвать синдром гиперинфекции, который при отсутствии лечения может привести к смерти. Диагноз ставится на основании анализов крови и кала. Препарат ивермектин широко используется для лечения стронгилоидоза.
Стронгилоидоз — это разновидность гельминтозов, передающихся через почву . Низкие оценки постулируют, что он поражает 30–100 миллионов человек во всем мире, в основном в тропических и субтропических странах, в то время как более высокие оценки консервативно экстраполируют, что инфекция составляет более 370 миллионов человек или выше. Он принадлежит к группе забытых тропических болезней , и всемирные усилия направлены на искоренение этой инфекции.
Признаки и симптомы
Жизненный цикл Strongyloides
Инфекция Strongyloides встречается в пяти формах. По мере продолжения инфекции и созревания личинок могут возникать респираторные симптомы ( синдром Леффлера ). Затем инфекция может перейти в хроническую форму с преимущественно пищеварительными симптомами. При повторном заражении (когда личинки мигрируют по телу) из кожи в легкие и, наконец, в тонкий кишечник, могут появиться респираторные, кожные и пищеварительные симптомы. Наконец, синдром гиперинфекции вызывает симптомы во многих системах органов, включая центральную нервную систему .
Затем инфекция может перейти в хроническую форму с преимущественно пищеварительными симптомами. При повторном заражении (когда личинки мигрируют по телу) из кожи в легкие и, наконец, в тонкий кишечник, могут появиться респираторные, кожные и пищеварительные симптомы. Наконец, синдром гиперинфекции вызывает симптомы во многих системах органов, включая центральную нервную систему .
Неосложненное заболевание
Часто протекает бессимптомно . Симптомы со стороны желудочно-кишечного тракта включают боль в животе и диарею и / или, наоборот, запор . Легочные симптомы (включая синдром Леффлера ) могут возникать во время легочной миграции филяриформных личинок. Легочный инфильтрат может быть обнаружен при рентгенологическом исследовании. Дерматологические проявления включают крапивницы высыпания в области ягодиц и талии областях, а также личинка currens . Обычно присутствует эозинофилия .
Стронгилоидоз может стать хроническим, а затем полностью бессимптомным.
Распространенная болезнь
Диссеминированный стронгилоидоз возникает, когда пациенты с хроническим стронгилоидозом становятся иммуносупрессивными . Следует различать распространение и гиперинфекцию. В основном это семантическое различие. Может быть легкое распространение, когда количество гельминтов относительно ниже, но вызывает скрытые симптомы, или чрезмерное распространение, которое используется для описания термина гиперинфекция. Таким образом, гиперинфекция различной степени тяжелой диссеминации может проявляться болью в животе, вздутием живота, шоком , легочными и неврологическими осложнениями , сепсисом , кровотечением , мальабсорбцией и, в зависимости от комбинации, степени, количества и тяжести симптомов, может быть потенциально смертельной. Черви попадают в кровоток из стенки кишечника, одновременно позволяя проникать кишечным бактериям, таким как кишечная палочка . Это может вызвать такие симптомы, как сепсис (инфекция кровотока), а бактерии могут распространиться на другие органы, где они могут вызвать локализованную инфекцию, такую как менингит . Распространение без гиперинфекции может в меньшей степени проявлять вышеуказанные и многие другие симптомы.
Распространение без гиперинфекции может в меньшей степени проявлять вышеуказанные и многие другие симптомы.
Распространение может происходить через много десятилетий после первоначальной инфекции и связано с высокими дозами кортикостероидов , трансплантацией органов , любыми другими случаями и причинами иммуносупрессии, ВИЧ , лепроматозной лепры , третичного сифилиса , апластической анемии , недоедания, позднего туберкулеза и радиационного отравления . Часто рекомендуется, чтобы пациенты, начинающие иммуносупрессию, проходили скрининг на хронический стронгилоидоз; однако это часто непрактично (скрининговые тесты часто недоступны), а в развитых странах распространенность хронического стронгилоидоза очень мала, поэтому скрининг обычно не рентабелен, за исключением эндемичных районов. Реальность путешествий по всему миру и потребность в современном передовом здравоохранении, даже в так называемом «развитом мире», требует, чтобы в неэндемичных районах имелись легкодоступные тесты и скрининг на забытые тропические болезни, такие как стронгилоидоз.
Важно отметить, что при диссеминированном заболевании не обязательно присутствует эозинофилия. Отсутствие эозинофилии при инфекции, ограниченной желудочно-кишечным трактом, может указывать на плохой прогноз. При диссеминированной инфекции эозинофилия часто отсутствует. Стероиды также подавляют эозинофилию, приводя к распространению инфекции и потенциальной гиперинфекции.
Эскалация диссеминированных инфекций, вызванных иммуносупрессией, может привести к широкому разнообразию и различной степени несопоставимых симптомов в зависимости от состояния и других биологических аспектов человека, которые могут имитировать другие заболевания или диагнозы. В дополнение к многочисленным пальпируемым желудочно-кишечным и разнообразным другим симптомам часто присутствует резкая кахексия на фоне усталости, хотя тяжелые диссеминированные инфекции могут возникать у людей без потери веса независимо от индекса массы тела .
Диагностика
Диагноз основывается на обнаружении под микроскопом личинок (рабдитовидных и иногда нитевидных) в стуле или двенадцатиперстной кишке. Исследование многих проб может быть необходимым, но не всегда достаточным, поскольку прямое исследование стула относительно нечувствительно , и только один образец способен обнаружить личинок примерно в 25% случаев. От первоначального заражения до выхода личинок с калом может пройти 4 недели.
Исследование многих проб может быть необходимым, но не всегда достаточным, поскольку прямое исследование стула относительно нечувствительно , и только один образец способен обнаружить личинок примерно в 25% случаев. От первоначального заражения до выхода личинок с калом может пройти 4 недели.
Стул можно обследовать во влажных условиях :
- прямо
- после концентрирования (формалин-этилацетат)
- после извлечения личинок методом воронки Бермана
- после посева методом фильтровальной бумаги Харада-Мори
- после посева в чашках с агаром
Техники культивирования являются наиболее чувствительными, но обычно не доступны на Западе. В Великобритании культура доступна в любой из школ тропической медицины в Ливерпуле или Лондоне. Непосредственный осмотр следует проводить на свежесобранном стуле, которому не дают остыть, потому что яйца анкилостомы вылупляются при охлаждении, а личинки очень трудно отличить от Strongyloides.
Стронгилоиды в стуле отрицательны почти в 70% тестов. При подозрении на тяжелую инфекцию важно часто сдавать образцы стула, а также делать биопсию двенадцатиперстной кишки. Дуоденальную жидкость можно исследовать с помощью таких методов, как струна Энтеротеста или дуоденальная аспирация. Личинки могут быть обнаружены в мокроте пациентов с диссеминированным стронгилоидозом.
Учитывая плохую способность исследования кала диагностировать стронгилоиды, обнаружение антител с помощью ELISA может быть полезным. Серология может перекрестно реагировать с другими паразитами, оставаться положительной в течение многих лет после успешного лечения или быть ложноотрицательной у пациентов с ослабленным иммунитетом. У инфицированных пациентов также часто будет повышенное количество эозинофилов , при среднем абсолютном количестве эозинофилов 1000 в одной серии. Эозинофилия желудочно-кишечной инфекции может колебаться в зависимости от выхода личинок или может постоянно отсутствовать при некоторых диссеминированных инфекциях. Следовательно, отсутствие эозинофилии не свидетельствует об отсутствии инфекции. Комбинация клинического подозрения, положительных антител и периферической эозинофилии может указывать на инфекцию.
Следовательно, отсутствие эозинофилии не свидетельствует об отсутствии инфекции. Комбинация клинического подозрения, положительных антител и периферической эозинофилии может указывать на инфекцию.
Было бы очень полезно добиться значительных успехов в чувствительности средств диагностики, так как это также решило бы сложную проблему доказательства излечения. Если окончательный диагноз поставлен, само собой разумеется, что доказательство излечения становится легко реализуемым.
лечение
Общепризнанным препаратом выбора для лечения неосложненного стронгилоидоза является ивермектин . Однако, даже если он считается основным препаратом выбора, недавние исследования продемонстрировали проблемы, с которыми ивермектин помогает при лечении стронгилоидоза. Ивермектин не убивает личинок Strongyloides , а только взрослых червей, поэтому для надлежащего искоренения инфекции может потребоваться повторное дозирование. Существует двухнедельный цикл аутоинфекции, в течение которого ивермектин следует вводить повторно; тем не менее, может потребоваться дополнительное дозирование, поскольку оно не убивает стронгилоиды в крови или личинок глубоко в кишечнике или дивертикулах. Другими эффективными препаратами являются альбендазол и тиабендазол (25 мг / кг два раза в день в течение 5 дней — максимум 400 мг (обычно)). Все пациенты с риском диссеминированного стронгилоидоза должны пройти лечение. Оптимальная продолжительность лечения пациентов с диссеминированными инфекциями не ясна.
Другими эффективными препаратами являются альбендазол и тиабендазол (25 мг / кг два раза в день в течение 5 дней — максимум 400 мг (обычно)). Все пациенты с риском диссеминированного стронгилоидоза должны пройти лечение. Оптимальная продолжительность лечения пациентов с диссеминированными инфекциями не ясна.
Лечение стронгилоидоза может быть трудным, и если прекратить лечение до полного излечения, стронгилоиды, как известно, живут у людей в течение десятилетий; даже после начального или неадекватного длительного лечения. Таким образом, может потребоваться продолжение лечения, мониторинг крови и стула, даже если симптомы временно исчезнут. Как упоминалось ранее, из-за того факта, что некоторые инфекции коварно бессимптомны, а относительно дорогостоящие анализы крови часто не дают результатов из-за ложноположительных или ложноотрицательных результатов, точно так же, как образцы кала могут быть ненадежными при диагностике, пока, к сожалению, нет настоящего золотого стандарта для доказательство излечения, отражающее отсутствие эффективной и надежной методологии диагностики. Объективный стандарт ликвидации стронгилоидоза труднодостижим, учитывая высокую степень подозрительности, необходимую даже для начала лечения, иногда сложность единственных окончательных диагностических критериев обнаружения и выделения личинок или взрослых стронгилоидозов, важность ранней диагностики, особенно до лечения стероидами, и очень широкая вариабельность и исключение / включение различных наборов диффузных симптомов. Не обращая внимания на неправильное определение истинных бредовых паразитозных расстройств, стронгилоидоз должен быть более известен среди медицинских специалистов и серьезно рассматривать возможность проведения широких образовательных кампаний в затронутых географических регионах как в полутропическом развитом мире, так и в других странах, а также в тропическом развивающемся мире, где среди многих других забытых тропических болезней это эндемическое заболевание.
Объективный стандарт ликвидации стронгилоидоза труднодостижим, учитывая высокую степень подозрительности, необходимую даже для начала лечения, иногда сложность единственных окончательных диагностических критериев обнаружения и выделения личинок или взрослых стронгилоидозов, важность ранней диагностики, особенно до лечения стероидами, и очень широкая вариабельность и исключение / включение различных наборов диффузных симптомов. Не обращая внимания на неправильное определение истинных бредовых паразитозных расстройств, стронгилоидоз должен быть более известен среди медицинских специалистов и серьезно рассматривать возможность проведения широких образовательных кампаний в затронутых географических регионах как в полутропическом развитом мире, так и в других странах, а также в тропическом развивающемся мире, где среди многих других забытых тропических болезней это эндемическое заболевание.
Правительственные программы необходимы, чтобы помочь дезинфицировать эндемичные районы и помочь пострадавшему населению от инфекции. Кроме того, требуется прогресс в обеспечении финансовой поддержки для облегчения и покрытия доступных лекарств для людей в пострадавших регионах и сообществах, чтобы помочь продолжить лечение.
Кроме того, требуется прогресс в обеспечении финансовой поддержки для облегчения и покрытия доступных лекарств для людей в пострадавших регионах и сообществах, чтобы помочь продолжить лечение.
Есть противоречивые сообщения об эффективных лекарствах. Документально подтверждены неэффективность ивермектина и рост лекарственной устойчивости . Альбендазол отмечен ВОЗ как наименее эффективный. Тиабендазол может иметь серьезные побочные эффекты и недоступен во многих странах. Необходимы серьезные шаги для продвижения разработки эффективных лекарств и протоколов лечения стронгилоидоза и других забытых тропических болезней.
Заражение через ткани, в отличие от Enterobius vermicularis , необоснованно. Как правило, существует индивидуальная заразность бессимптомной и диссеминированной инфекции. Он редко передается при трансплантации органов. Женатые ветераны войны во Вьетнаме, которые были инфицированы, но никогда не заболели значительной гиперинфекцией, жили в течение нескольких десятилетий с не истощающей диссеминированной инфекцией, без лечения, с женами, которые никогда не заразились инфекцией. В большинстве случаев сокращение происходит в результате контакта кожи с любой зараженной почвой, зараженной горшечной почвой, загрязненной водой, отсутствием санитарии или факторами окружающей среды как потенциальных переносчиков. Передача от человека к человеку (кроме зараженного мужского гомосексуального пола) практически никогда или очень редко документируется, за исключением тесного контакта с продуктивным кашлем очень больного гиперинфицированного человека. Было показано, что это может происходить в этой ситуации или потенциально в других аналогичных сценариях, предполагают, что это связано с легочными выделениями сильно гиперинфицированного человека. В этом случае может быть показано лечение других, если это будет сочтено необходимым из-за близости, симптомов, мер предосторожности, вероятного контакта с теми же переносчиками или путем скрининга серологических исследований и образцов кала до тех пор, пока инфекция не будет ликвидирована.
В большинстве случаев сокращение происходит в результате контакта кожи с любой зараженной почвой, зараженной горшечной почвой, загрязненной водой, отсутствием санитарии или факторами окружающей среды как потенциальных переносчиков. Передача от человека к человеку (кроме зараженного мужского гомосексуального пола) практически никогда или очень редко документируется, за исключением тесного контакта с продуктивным кашлем очень больного гиперинфицированного человека. Было показано, что это может происходить в этой ситуации или потенциально в других аналогичных сценариях, предполагают, что это связано с легочными выделениями сильно гиперинфицированного человека. В этом случае может быть показано лечение других, если это будет сочтено необходимым из-за близости, симптомов, мер предосторожности, вероятного контакта с теми же переносчиками или путем скрининга серологических исследований и образцов кала до тех пор, пока инфекция не будет ликвидирована.
Перед назначением стероидов рекомендуется по крайней мере некоторый скрининг на инфекцию даже у отдаленно потенциально восприимчивых людей, чтобы предотвратить эскалацию инфекции. Поскольку несоблюдение этого правила в определенных когортах может привести к чрезвычайно высоким показателям смертности от непреднамеренно вызванной гиперинфекции через иммуносупрессию применения определенных стероидов. Таким образом, крайняя осторожность в отношении ятрогенных рисков имеет решающее значение для предотвращения смерти или других неблагоприятных последствий при лечении, что, конечно же, является предварительным условием постановки правильного диагноза. Люди с высоким уровнем воздействия Strongyloides stercoralis могут снизить риск гиперинфекции стронгилоидоза, связанной с лечением кортикостероидами, с предполагаемым использованием ивермектина. Такая гиперинфекция вызвала особую озабоченность во время пандемии COVID-19 2020 года из-за использования кортикостероидов для лечения симптомов COVID-19. CDC и другие международные организации рекомендуют использовать ивермектин для беженцев из районов, где существует риск стронгилоидоза.
Поскольку несоблюдение этого правила в определенных когортах может привести к чрезвычайно высоким показателям смертности от непреднамеренно вызванной гиперинфекции через иммуносупрессию применения определенных стероидов. Таким образом, крайняя осторожность в отношении ятрогенных рисков имеет решающее значение для предотвращения смерти или других неблагоприятных последствий при лечении, что, конечно же, является предварительным условием постановки правильного диагноза. Люди с высоким уровнем воздействия Strongyloides stercoralis могут снизить риск гиперинфекции стронгилоидоза, связанной с лечением кортикостероидами, с предполагаемым использованием ивермектина. Такая гиперинфекция вызвала особую озабоченность во время пандемии COVID-19 2020 года из-за использования кортикостероидов для лечения симптомов COVID-19. CDC и другие международные организации рекомендуют использовать ивермектин для беженцев из районов, где существует риск стронгилоидоза.
Эпидемиология
Низкие оценки постулируют, что он поражает 30–100 миллионов человек во всем мире, в основном в тропических и субтропических странах, в то время как более высокие оценки консервативно экстраполируют, что инфекция составляет более 370 миллионов человек или выше. Он принадлежит к группе забытых тропических болезней , и всемирные усилия направлены на искоренение этой инфекции.
Он принадлежит к группе забытых тропических болезней , и всемирные усилия направлены на искоренение этой инфекции.
История
Заболевание было впервые обнаружено в 1876 году французским врачом Луи Алексисом Норманом, работавшим в военно-морском госпитале в Тулоне ; он идентифицировал взрослых червей и отправил их Артуру Рене Жану Батисту Баваю, главному инспектору здравоохранения, который заметил, что это были взрослые формы личинок, обнаруженных в стуле. В 1883 году немецкий паразитолог Рудольф Лейкарт провел первые наблюдения за жизненным циклом паразита, а бельгийский врач Пауль Ван Дурм (основываясь на наблюдениях немецкого паразитолога Артура Лоосса ) описал способ заражения через кожу. Немецкий паразитолог Фридрих Фюллеборн описал аутоинфекцию и то, как стронгилоидоз поражает кишечник. Интерес к этому заболеванию возрос в 1940-х годах, когда было обнаружено, что у тех, кто заразился инфекцией за границей, а затем получил иммуносупрессию, развился синдром гиперинфестации.
использованная литература
внешние ссылки
Симптомы, причины, лечение и многое другое
Что такое стронгилоидоз?
Стронгилоидоз — это заражение аскаридой или нематодой, называемой Strongyloides stercoralis. Круглый червь S. stercoralis является разновидностью паразита. Паразит — это организм, живущий в организме другого вида, от которого он получает питательные вещества. Зараженный организм называется хозяином.
Инфекция S. stercoralis редко встречается в Соединенных Штатах.Аскариды обычно встречаются в теплом климате, например, в тропических и субтропических странах. Это чаще встречается в сельской местности и в учреждениях, таких как дома престарелых.
Обычно стронгилоидоз протекает бессимптомно. Инфекцию S. stercoralis , как правило, можно предотвратить, соблюдая правила личной гигиены.
Примерно в 50% случаев стронгилоидоз протекает бессимптомно. Если симптомы присутствуют, они могут включать:
Сыпь может возникнуть сразу после контакта с S.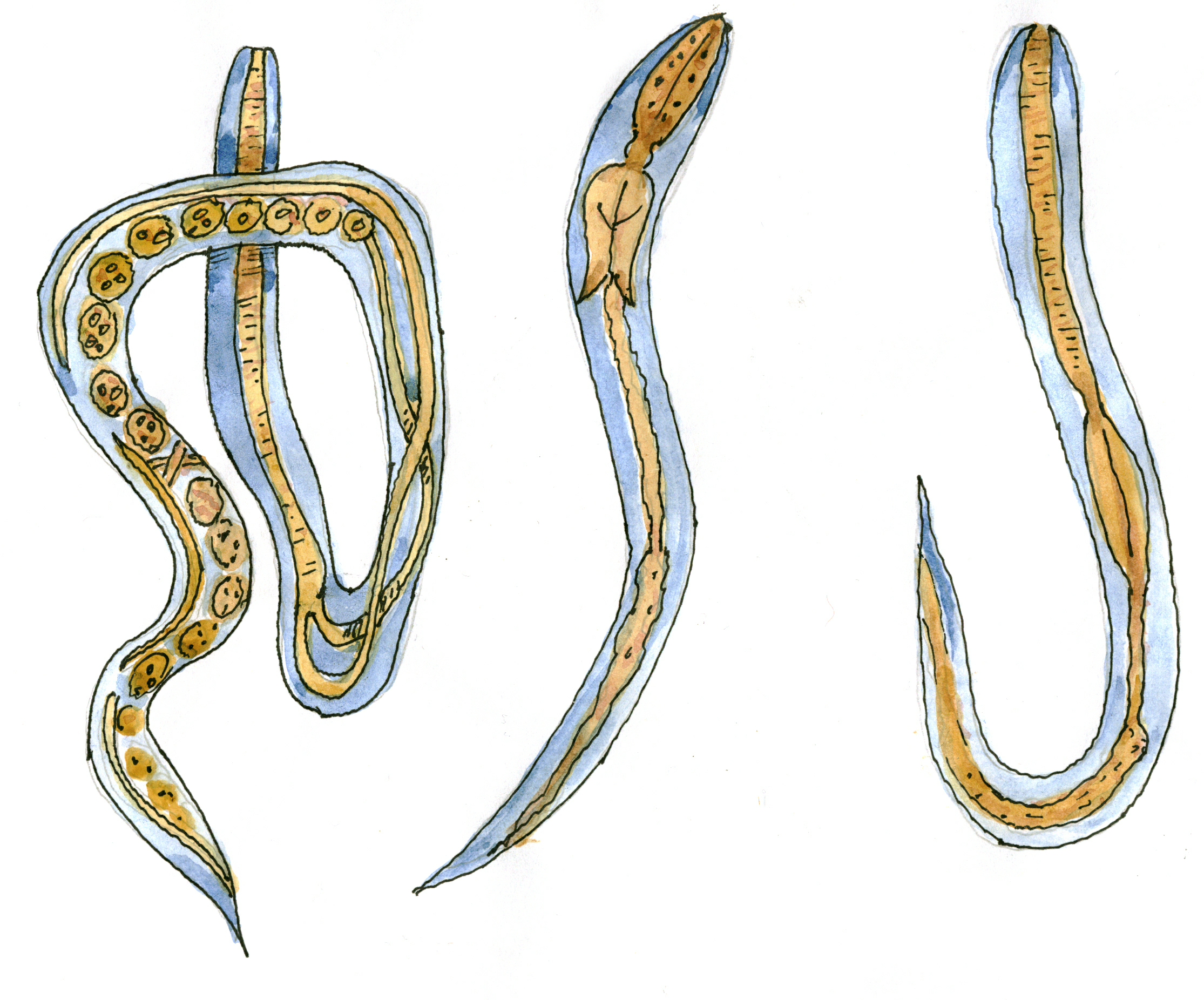 stercoralis аскарида. Симптомы со стороны желудочно-кишечного тракта обычно появляются через две недели после первого заражения.
stercoralis аскарида. Симптомы со стороны желудочно-кишечного тракта обычно появляются через две недели после первого заражения.
Стронгилоидоз вызывается паразитическими аскаридами S. stercoralis. Этот червь заражает в основном людей. Большинство людей заражаются инфекцией при контакте с зараженной почвой.
Чаще всего встречается в тропическом и субтропическом климате, но иногда встречается и в более умеренном климате. Сюда могут входить части юга Соединенных Штатов и Аппалачи.
Когда человек вступает в контакт с S. stercoralis , инфекция следует за жизненным циклом червя. Жизненный цикл червя включает следующие стадии:
- Крошечные черви проникают в вашу кожу и попадают в кровоток.
- Затем черви перемещаются по кровотоку и проходят через правую часть сердца в легкие.
- Паразиты перемещаются из легких через дыхательное горло в ваш рот.
- Вы неосознанно проглатываете червей, и они попадают в ваш желудок.

- Черви проникают в ваш тонкий кишечник.
- Черви откладывают яйца, из которых вылупляются личинки.
- Личинки выводятся из вашего тела с фекалиями.
- Личинки могут заразить ваше тело, проникая через кожу вокруг ануса, или же они могут развиться в зрелых червей и заразить кого-то еще.
Черви могут жить и размножаться в почве без хозяина.
В редких случаях черви могут проникать в кишечник хозяина в виде личинок, а не выходить из организма через кал.
Вы подвергаетесь повышенному риску заражения, если:
- вы путешествуете или живете в Южной Америке, Африке или других тропических регионах
- вы живете или путешествуете в сельские районы, районы с антисанитарными условиями жизни или районы без надлежащего общественного здравоохранения
- ваша работа связана с регулярным контактом с почвой
- вы не соблюдаете хорошую личную гигиену
- у вас ослабленная иммунная система, например, может возникнуть из-за ВИЧ или СПИДа
По данным Центров по заболеваниям Контроль и профилактика (CDC), большинство инфекций в Соединенных Штатах распространяется людьми, которые жили в эндемичных районах в течение длительного периода времени. Сюда входят иммигранты, беженцы и ветераны вооруженных сил.
Сюда входят иммигранты, беженцы и ветераны вооруженных сил.
Следующие тесты могут быть выполнены для диагностики инфекции, вызванной S. stercoralis :
- Дуоденальная аспирация. Во время этого теста ваш врач возьмет жидкость из двенадцатиперстной кишки, первого отдела тонкой кишки. Затем они исследуют жидкость под микроскопом на наличие S. stercoralis.
- Посев мокроты. Ваш врач может использовать посев мокроты для анализа жидкости из легких или дыхательных путей на S.stercoralis.
- Образец кала на яйца и паразиты. Ваш врач может использовать образец стула, чтобы проверить наличие в кале личинок S. stercoralis . Возможно, вам придется повторить тест, чтобы получить точные результаты.
- Общий анализ крови с дифференциалом. Общий анализ крови с дифференциалом может помочь исключить другие причины симптомов.
- Анализ крови на антиген.
 Анализ крови на антиген может помочь вашему врачу найти антигены к S.Ашхабад . Его проводят, когда врач подозревает, что у вас инфекция, но не может найти паразита в дуоденальной аспирации или в нескольких образцах стула. Однако результаты теста не могут использоваться, чтобы отличить прошлую и текущую инфекцию S. stercoralis от .
Анализ крови на антиген может помочь вашему врачу найти антигены к S.Ашхабад . Его проводят, когда врач подозревает, что у вас инфекция, но не может найти паразита в дуоденальной аспирации или в нескольких образцах стула. Однако результаты теста не могут использоваться, чтобы отличить прошлую и текущую инфекцию S. stercoralis от .
Наиболее распространенными методами диагностики являются микроскопические исследования образцов двенадцатиперстной кишки или кала.
Целью лечения является уничтожение глистов. Лекарство выбора для лечения стронгилоидоза — это однократная доза противопаразитарного препарата ивермектин (Стромектол).Этот препарат убивает гельминтов в тонком кишечнике.
Ваш врач может также назначить два курса альбендазола (Альбензы) с интервалом в 10 дней. Прием тиабендазола (Трезадерм) два раза в день в течение двух или трех дней также является эффективным лечением.
Если инфекция широко распространена, вам могут потребоваться более длительные или повторные курсы лечения.
Инфекция, вызванная S. stercoralis , может вызвать следующие осложнения:
Эозинофильная пневмония
Эозинофильная пневмония возникает, когда ваши легкие набухают из-за увеличения количества эозинофилов.Эозинофилы — это тип белых кровяных телец (WBC), которые вырабатываются вашим телом, когда черви попадают в ваши легкие.
Недоедание
Недоедание возникает, если ваш кишечник не может должным образом усваивать питательные вещества из продуктов, которые вы едите, пока вы заражены глистами.
Диссеминированный стронгилоидоз
Диссеминированный стронгилоидоз вызывает широкое распространение паразита на другие органы вашего тела. Это может произойти, если вы принимаете иммунодепрессанты или у вас иммунодефицит, вызванный вирусом.Это происходит, когда S. stercoralis изменяет свой жизненный цикл, попадает в кишечник и снова попадает в кровоток.
Симптомы включают:
При правильном лечении прогноз стронгилоидоза очень хороший.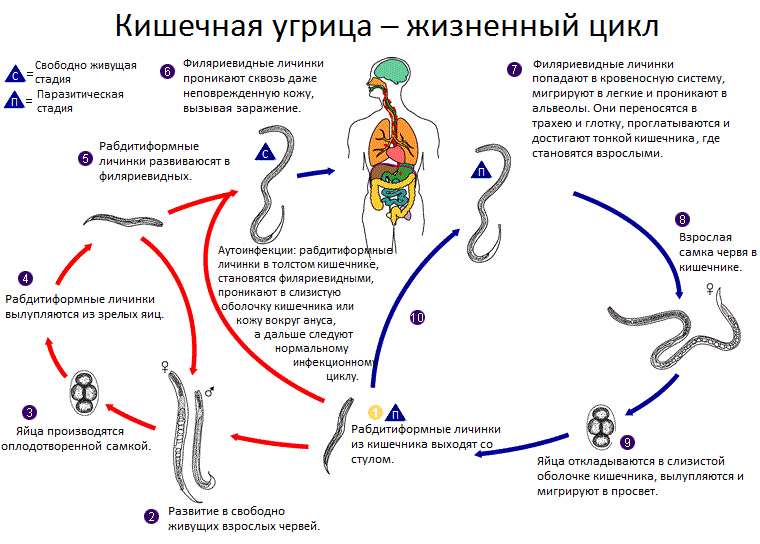 Вы можете рассчитывать на полное выздоровление, а паразиты должны быть полностью уничтожены. Иногда лечение необходимо повторять.
Вы можете рассчитывать на полное выздоровление, а паразиты должны быть полностью уничтожены. Иногда лечение необходимо повторять.
Однако тяжелые или широко распространенные инфекции у людей с ослабленной иммунной системой очень серьезны.К группе риска более серьезной инфекции относятся люди, принимающие пероральные или внутривенные (IV) стероиды, получатели трансплантатов и люди с определенными заболеваниями крови. Инфекция может быть смертельной для этих людей, если диагноз не будет установлен.
Стронгилоидоз не всегда можно предотвратить.
Тем не менее, соблюдение правил личной гигиены, использование санитарно-технических средств и отказ от ходьбы босиком во время путешествия в теплый или тропический климат могут снизить риск заражения.
Рассмотрение подхода, противогельминтная терапия, антибиотикотерапия и поддерживающая терапия
Автор
Пранатхарти Харан Чандрасекар, MBBS, доктор медицины Профессор, заведующий отделением инфекционных болезней, факультет внутренней медицины, Медицинский факультет Государственного университета Уэйна
Пранатхарти Харан Чандрасекар, магистр медицины и медицины, является членом следующих медицинских обществ: Американский колледж врачей , Американское общество микробиологии, Международное принимающее общество с ослабленным иммунитетом, Американское общество инфекционных болезней
Раскрытие: Ничего не раскрывать.
Соавтор (ы)
Клаудиа Д. Джаррин Техада, доктор медицины Доцент, Отделение инфекционных заболеваний, Группа врачей Государственного университета Уэйна, Медицинский факультет Государственного университета Уэйна
Клаудиа Д. Джаррин Техада, доктор медицинских наук, является членом следующих медицинских обществ: Общество инфекционных заболеваний America
Раскрытие информации: раскрывать нечего.
Главный редактор
Майкл Стюарт Бронз, доктор медицины Дэвид Росс Бойд Профессор и заведующий кафедрой медицины, Стюарт Г. Вольф, заведующий кафедрой внутренней медицины, кафедра медицины, Научный центр здравоохранения Университета Оклахомы; Магистр Американского колледжа врачей; Научный сотрудник Американского общества инфекционных болезней; Член Королевского колледжа врачей, Лондон
Майкл Стюарт Бронз, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская медицинская ассоциация, Ассоциация профессоров медицины, Общество инфекционных болезней Америки, Медицинская ассоциация штата Оклахома, Южное общество клинических исследований
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Хари Поленаковик, доктор медицины, FACP, FIDSA Профессор медицины, Государственный университет Райта, Медицинская школа Буншофт
Хари Поленаковик, доктор медицины, FACP, FIDSA является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей , Американское общество микробиологов, Европейское общество клинической микробиологии и инфекционных заболеваний, Американское общество инфекционных болезней, Американское общество эпидемиологии здравоохранения
Раскрытие: нечего раскрывать.
Сильвия Поленаковик, врач-терапевт терапевт, отделение внутренней медицины, больница платана; Терапевт, Группа госпиталистов Майами-Вэлли, MVH; Клинический инструктор, Государственный университет Райта, Медицинская школа Буншофт
Сильвия Поленаковик, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей — Американского общества внутренней медицины, Общества госпитальной медицины
Раскрытие информации: не раскрывать.
Благодарности
Лесли Л. Бартон, доктор медицины Почетный профессор педиатрии, Медицинский колледж Университета Аризоны
Лесли Л. Бартон, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Ассоциации директоров педиатрических программ, Общества инфекционных болезней Америки и Общества педиатрических инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Рамеш А. Бхарадвадж, доктор медицины, Научный сотрудник по инфекционным болезням, Детройтский медицинский центр, Медицинский факультет государственного университета Уэйна
Раскрытие: Ничего не нужно раскрывать.
Эмили Энн Карпентер Роуз, доктор медицины, Научный сотрудник по педиатрической неотложной медицинской помощи, Медицинский факультет Университета Лома Линда
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Розали Еленицас, доктор медицины Герман Берман Адъюнкт-профессор дерматологии Медицинской школы Пенсильванского университета; Директор Службы кожной патологии Пенна, Департамент дерматологии, Система здравоохранения Пенсильванского университета
Розали Еленицас, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии и Американского общества дерматопатологов
Раскрытие информации: редактор учебника по роялти Липпинкотт Уильямс Уилкинс; Гонорар DLA Piper Консультации Консультации
Уэсли Эммонс, доктор медицины, FACP Доцент, кафедра медицины, Университет Томаса Джефферсона; Консультант, Отдел инфекционных заболеваний, Отделение внутренней медицины, Christiana Care, Newark, DE
webmd.com»> Уэсли Эммонс, доктор медицины, FACP является членом следующих медицинских обществ: Американского колледжа врачей, Американской медицинской ассоциации, Американского общества тропической медицины и гигиены, Американского общества инфекционных болезней и Международного общества по СПИДуРаскрытие: Ничего не нужно раскрывать.
Рональд А. Гринфилд, доктор медицины Профессор кафедры внутренней медицины Медицинского колледжа Университета Оклахомы
Рональд А. Гринфилд, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Американской федерации медицинских исследований, Американского общества микробиологии, Центрального общества клинических исследований, Американского общества инфекционных болезней, Американского общества медицинской микологии, Фи Бета Каппа, Южное общество клинических исследований и Юго-западная ассоциация клинической микробиологии
webmd.com»> Раскрытие информации: Pfizer Honoraria Выступление и обучение; Gilead Honoraria Выступление и обучение; Орто Макнил Гонорария Выступление и обучение; Abbott Honoraria Выступление и обучение; Астеллас Хонорария Выступление и обучение; Кубистская Гонорария Выступление и обучение; Forest Pharmaceuticals Выступление и обучениеАшир Кумар, MD, MBBS, FAAP, Почетный профессор кафедры педиатрии и человеческого развития, Колледж медицины человека Мичиганского государственного университета
Раскрытие: Ничего не нужно раскрывать.
Марк Лоуден, доктор медицины, FACEP Заместитель директора по медицине, отделение неотложной помощи, Госпиталь Дьюка Роли
Марк Лауден, доктор медицины, FACEP является членом следующих медицинских обществ: Американской академии экстренной медицины и Американского колледжа врачей скорой помощи
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Антонио Муньис, доктор медицины Профессор неотложной медицины и педиатрии, Медицинская школа Техасского университета в Хьюстоне; Заведующий отделением неотложной детской помощи Детской мемориальной больницы Германа
Антонио Муньис, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американской академии педиатрии, Американского колледжа врачей неотложной помощи, Американской кардиологической ассоциации, Американской медицинской ассоциации, Общества академической неотложной медицины и Южной медицинской ассоциации
.
Раскрытие: Ничего не нужно раскрывать.
Джеймс Дж. Нордлунд, доктор медицины Почетный профессор кафедры дерматологии Медицинского колледжа Университета Цинциннати
webmd.com»> Джеймс Дж. Нордлунд, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Sigma Xi и Общества исследовательской дерматологииРаскрытие: Ничего не нужно раскрывать.
Эллисон Дж. Ричард, доктор медицины Доцент кафедры неотложной медицины, Медицинский факультет Кека, Университет Южной Калифорнии; Заместитель директора отдела международной медицины; Лечащий врач отделения неотложной помощи больницы округа Лос-Анджелес Университета Южной Калифорнии
Раскрытие: Ничего не нужно раскрывать.
Роберт А. Шварц, доктор медицины, магистр здравоохранения Профессор и руководитель дерматологии, профессор патологии, педиатрии, медицины, профилактической медицины и общественного здравоохранения, Университет медицины и стоматологии Медицинской школы Нью-Джерси-Нью-Джерси
webmd.com»> Роберт А. Шварц, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, Американский колледж врачей и Sigma Xi.
Раскрытие: Ничего не нужно раскрывать.
Russell W. Steele, MD Руководитель отделения детских инфекционных болезней, Детский оздоровительный центр Ochsner; Клинический профессор кафедры педиатрии медицинского факультета Тулейнского университета
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологов, Американского общества инфекционных болезней, Медицинского общества штата Луизиана, Общества педиатрических инфекционных болезней, Общество педиатрических исследований и Южная медицинская ассоциация
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Mordechai M Tarlow, MD Клинический сотрудник, Отделение дерматологии, Медицинская школа Университета Пенсильвании
Мордехай М. Тарлоу, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, Американская медицинская ассоциация, Американское общество хирургии MOHS, Американское общество косметической дерматологии и эстетической хирургии и Sigma Xi
.
Раскрытие: Ничего не нужно раскрывать.
Джетер (Джей) Притчард Тейлор III, MD Специалист по соблюдению нормативных требований, лечащий врач, отделение неотложной медицины, отделение неотложной медицины, Palmetto Health Richland, Школа медицины Университета Южной Каролины; Медицинский директор, Отделение неотложной медицины, Palmetto Health Baptist
Джетер (Джей) Притчард Тейлор III, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Роберт Толан-младший, доктор медицины Начальник отдела аллергии, иммунологии и инфекционных заболеваний, Детская больница при университетской больнице Святого Петра; Клинический адъюнкт-профессор педиатрии, Медицинский колледж Дрексельского университета
webmd.com»> Роберт Толан-младший, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской медицинской ассоциации, Американского общества микробиологии, Американского общества тропической медицины и гигиены, Американского общества инфекционных болезней, Общества педиатрических инфекционных болезней, Phi Бета Каппа и врачи за социальную ответственностьРаскрытие информации: GlaxoSmithKline Honoraria Выступление и обучение; MedImmune Honoraria Выступление и обучение; Merck Honoraria Выступление и обучение; Санофи Пастер Гонорария Выступление и обучение; Baxter Healthcare Honoraria Выступление и преподавание; Novartis Honoraria Выступление и обучение
Эрик Л. Вайс, доктор медицины DTM & H, медицинский директор, Управление непрерывности обслуживания и планирования стихийных бедствий, директор по стипендии, Стипендия по медицине стихийных бедствий Медицинского центра Стэнфордского университета, председатель SUMC и LPCH Целевая группа по биотерроризму и готовности к чрезвычайным ситуациям, клинический доцент кафедры Хирургия (неотложная медицина), Медицинский центр Стэнфордского университета
webmd.com»> Эрик Л. Вайс, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа медицины труда и окружающей среды, Американской медицинской ассоциации, Американского общества тропической медицины и гигиены, Врачи за социальную ответственность, Юго-Восточный хирургический конгресс, Южная ассоциация онкологии, Южное клиническое неврологическое общество и Общество дикой медициныРаскрытие: Ничего не нужно раскрывать.
Майкл Дж. Уэллс, доктор медицины Доцент, кафедра дерматологии, Центр медицинских наук Техасского технологического университета, Медицинская школа Пола Л. Фостера
Майкл Дж. Уэллс, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии дерматологии, Американской медицинской ассоциации и Техасской медицинской ассоциации
webmd.com»> Раскрытие: Ничего не нужно раскрывать.Strongyloides — Консультант по инфекционным заболеваниям
ОБЗОР: Что необходимо знать каждому врачу
Название и классификация паразита
Strongyloides stercoralis — это небольшая нематода со свободноживущими формами, обнаруженными в почве, в то время как паразитические формы (т.например, взрослая самка длиной 2,2 мм) живет в кишечных криптах двенадцатиперстной кишки, ворсинках слизистой оболочки тощей кишки или в подслизистой оболочке; самец не проникает в слизистую кишечника, а выводится с калом. Обычно взрослые черви проникают в слизистую оболочку и производят яйца, которые выходят со стулом. Из яиц, откладываемых самкой, могут вылупиться рабдитовидные личинки, которые попадают в просвет кишечника и выводятся с калом. Яйца, выпущенные из этих организмов, обычно созревают в почве, чтобы произвести больше рабдитовидных личинок.
В окружающей среде эти личинки превращаются в филяриформных инфекционных личинок, которые могут напрямую проникать через неповрежденную кожу человека и других млекопитающих..jpg) По не совсем понятным причинам у некоторых пациентов трансформация рабдитоформных инфекционных личинок в нитевидные может также происходить, пока они еще находятся в нижнем отделе кишечника или перианальной области, прежде чем они будут выведены с калом. Личинки нитевидной формы проникают сквозь стенку кишечника и перианальную кожу, чтобы повторно заразить пациента — явление, известное как аутоинфекция.Проникая через кожу, нитевидные личинки попадают в лимфатические сосуды и, в конечном итоге, в венозную систему, где они переносятся в легочные капилляры. Здесь они мигрируют из кровеносных сосудов в альвеолы, вверх по дыхательным путям, а затем вниз по пищеводу, чтобы достичь тонкой кишки.
По не совсем понятным причинам у некоторых пациентов трансформация рабдитоформных инфекционных личинок в нитевидные может также происходить, пока они еще находятся в нижнем отделе кишечника или перианальной области, прежде чем они будут выведены с калом. Личинки нитевидной формы проникают сквозь стенку кишечника и перианальную кожу, чтобы повторно заразить пациента — явление, известное как аутоинфекция.Проникая через кожу, нитевидные личинки попадают в лимфатические сосуды и, в конечном итоге, в венозную систему, где они переносятся в легочные капилляры. Здесь они мигрируют из кровеносных сосудов в альвеолы, вверх по дыхательным путям, а затем вниз по пищеводу, чтобы достичь тонкой кишки.
Это обычное явление в тропических и субтропических районах, но случаи также встречаются в районах с умеренным климатом, включая юг Соединенных Штатов. Паразит чаще встречается в сельской местности, в учреждениях и в более низких социально-экономических группах.
Какое лечение лучше всего?
Острая или хроническая инфекция характеризуется: (i) кожным зудом; (ii) желудочно-кишечные симптомы: (синдром мальабсорбции), стеаторея, диарея, потеря веса; (iii) респираторные проблемы: кашель, хрипы, одышка, выделение личинок из мокроты; и iv) текущие личинки. Предпочтительное противоинфекционное лечение следующее:
Предпочтительное противоинфекционное лечение следующее:
Предпочтительным противоинфекционным средством для лечения синдрома гиперинфекции является следующее:
Каковы клинические проявления заражения этим организмом?
Симптомы включают земной зуд, крапивницу и легочные симптомы (кашель, хрипы и личинки в мокроте).Наличие глистов в кишечнике может привести к синдрому мальабсорбции.
Боль в животе или колики
Хронический стронгилоидоз: у пациентов обычно появляется линейная серпигинозная крапивница, которая преимущественно поражает туловище, пах или ягодицы. Сыпь преходяща и может двигаться, что приводит к возникновению терминальной сыпи.
Хронический стронгилоидоз и аутоинфекция наблюдались у ветеранов Второй мировой войны, которые находились в лагерях для военнопленных на Тихоокеанском фронте до 30 лет после их возвращения в США и Соединенное Королевство.

Наиболее серьезное последствие инфекции S. stercoralis возникает в результате массивной аутоинфекции, вызванной иммуносупрессией (например, люди, получающие стероидную терапию, трансплантацию органов, коинфекцию человеческого Т-лимфотропного вируса типа 1, рак или недоедание) или после лечения лимфомы , лейкоз или проказа с кортикостероидами или цитотоксическими препаратами. В этом состоянии, известном как синдром гиперинфекции, цикл аутоинфекции обостряется, вызывая массовое заражение миллионами паразитов по всему кишечнику и гематогенное распространение инвазивной формы нитевидных личинок во все органы, включая печень, легкие и мозг.
Как часть синдрома гиперинфекции у пациентов с ослабленным иммунитетом, поражение центральной нервной системы (ЦНС) может проявляться головной болью, измененным мышлением, менингизмом, фокальными или генерализованными припадками или двигательной слабостью. Часто встречается энцефалопатия и может развиваться гнойный менингит, вызванный личинками стронгилоидес в мозговых оболочках.

Уникальным аспектом синдрома гиперинфекции является вероятность возникновения менингита и септического шока, вызванных Escherichia coli и другими грамотрицательными кишечными организмами.Считается, что эти грамотрицательные инфекции вызываются кишечными микроорганизмами, которые переносятся либо на личинках, либо в кишечнике личинок, мигрируя через ткани, что приводит к бактериальному менингиту после вторжения в ЦНС.
Хотя эозинофилия часто встречается при стронгилоидозе, она почти никогда не наблюдается у пациентов с синдромом гиперинфекции из-за существующей иммуносупрессии (обычно кортикостероидами) и является признаком плохого прогноза — чем ниже количество эозинофилов, тем хуже прогноз.
Диагноз может быть поставлен путем выявления личинок в кале, двенадцатиперстной кишке или мокроте. При массивном стронгилоидозе было эффективным лечение тиабендазолом 25 мг / кг два раза в день в течение 10 дней.
 Терапия ивермектином также доказала свою эффективность при лечении синдрома гиперинфекции.
Терапия ивермектином также доказала свою эффективность при лечении синдрома гиперинфекции.
Имитируют ли другие заболевания его проявления?
Какие лабораторные исследования следует заказать и что ожидать?
Результатов, соответствующих диагнозу:
Результаты, подтверждающие диагноз
Какие визуализационные исследования будут полезны при постановке или исключении диагноза стронгилоидоза?
Визуализирующие исследования играют второстепенную роль в диагностике стронгилоидной инфекции.Однако рентгенограмма грудной клетки может выявить двустороннее затенение, соответствующее поражению легких. Для выявления возможной непроходимости кишечника может потребоваться простой рентген брюшной полости. Исследования бария могут выявить деформации ствола трубы в нижней части двенадцатиперстной кишки и верхней части тощей кишки.
Какие осложнения могут быть связаны с этой паразитарной инфекцией, и существуют ли дополнительные методы лечения, которые могут помочь облегчить эти осложнения?
Каков жизненный цикл паразита и как жизненный цикл объясняет заражение людей?
Жизненный цикл паразита (Рисунок 1)
Нитевидные личинки могут поражать неповрежденную кожу.

Влажный влажный климат предрасполагает к этой инфекции
Эта инфекция относительно распространена в тропических регионах земного шара, особенно во влажных и влажных регионах.
Человеческое население, наиболее восприимчивое к этой инфекции, — это люди, которые ходят босиком в эндемичных регионах тропиков. В экономически менее развитых странах отсутствие обуви делает людей восприимчивыми к инфекции из-за контакта неповрежденной кожи с почвой, зараженной личинками. Особенно восприимчивы люди, принимающие стероиды или другую иммуносупрессивную терапию для различных состояний, включая астму, злокачественные новообразования и трансплантацию органов.
Эта инфекция распространена в тропических регионах мира. Это все чаще наблюдается в развитых странах, таких как Западная Европа и Северная Америка, в основном из-за увеличения числа людей, принимающих стероиды и другие иммуносупрессивные методы лечения злокачественных новообразований, трансплантации органов и заболеваний соединительной ткани.

Профилактика
Противоинфекционная профилактика не рекомендуется?
Вакцинация не рекомендуется?
Стратегии предотвращения воздействия вектора:
ношение обуви на улице
использование перчаток и защитной одежды при работе с образцами в микробиологической лаборатории
ношение защитной одежды при работе со сточными водами или загрязненной почвой
в менее развитых странах, избегая использования человеческого стула в сельскохозяйственных целях (например,г., удобрение).
Скрининг людей в эндемичных регионах, которым с большой вероятностью будут начаты стероиды или иммуносупрессивная терапия или которые могут быть реципиентами солидных органов.
Рисунок 1.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Лицензионный контент является собственностью DSM и защищен авторским правом.
Служба здравоохранения иммигрантов: Стронгилоидоз
Общие сведения
Strongyloides stercoralis — это червь, поражающий людей; по оценкам, он поражает не менее 370 миллионов человек во всем мире. Проявления варьируются от бессимптомного состояния носительства (обнаруженного при скрининге) до диссеминированного заболевания (гиперинфекции) у хозяина с ослабленным иммунитетом. Он эндемичен в тропических и субтропических районах с низкими санитарными стандартами. 1
Жизненный цикл — см. CDC.Заражение человека происходит при контакте кожи с нитевидными личинками Strongyloides , обычно в почве, загрязненной человеческими фекалиями. Личинки проникают через кожу и мигрируют через кровоток в легкие, где они откашливаются и проглатываются, перемещаясь в тонкую кишку, где они развиваются во взрослых червей. Они также могут мигрировать прямо в кишечник. Взрослые черви могут жить в организме хозяина до 5 лет, откладывая яйца, которые развиваются в рабдитовидных личинок, которые выделяются с калом. Эти личинки заражают почву в местах с плохими санитарными условиями, превращаясь в нитевидных личинок, которые могут инфицировать других. Strongyloides также способны завершить весь свой жизненный цикл в организме человека-хозяина (аутоинфекция), что означает, что инфекция может сохраняться в течение нескольких десятилетий. 2
Эти личинки заражают почву в местах с плохими санитарными условиями, превращаясь в нитевидных личинок, которые могут инфицировать других. Strongyloides также способны завершить весь свой жизненный цикл в организме человека-хозяина (аутоинфекция), что означает, что инфекция может сохраняться в течение нескольких десятилетий. 2
У человека с хронической бессимптомной инфекцией Strongyloides может внезапно резко ухудшиться самочувствие с синдромом гиперинфекции, если его Т-клеточный иммунитет снизится (например,грамм. из-за стероидов, биологической терапии, химиотерапии, HTLV-1 и, в меньшей степени, ВИЧ). 3
Эпидемиология
Strongyloides stercoralis эндемичен в тропических и субтропических областях , включая северные части Австралии, и во многих странах происхождения / странах транзита для нынешних участников гуманитарной деятельности и лиц, ищущих убежища в Австралии. Нормы Strongyloides spp . инфекция высока в общинах коренных народов Северной Австралии. 4,5 Стронгилоидоз также является распространенной инфекцией среди вновь прибывших в Австралию, данные клиник для беженцев показывают, что уровень положительных результатов серологических исследований составляет 20-40% в африканской и каренской группах. 6-8
инфекция высока в общинах коренных народов Северной Австралии. 4,5 Стронгилоидоз также является распространенной инфекцией среди вновь прибывших в Австралию, данные клиник для беженцев показывают, что уровень положительных результатов серологических исследований составляет 20-40% в африканской и каренской группах. 6-8
Оценка
Многие люди с хронической инфекцией Strongyloides не имеют симптомов.
- Первоначальное инфицирование может вызвать легкий зуд в месте проникновения на кожу личинок («земной зуд»).
- Хроническая инфекция может вызывать боль в верхней части живота, кожный зуд, «личинки currens» (серпигинозная сыпь, обычно на ягодицах) или преходящие легочные симптомы (например, кашель глистов).Полное исследование крови (FBE) обычно показывает эозинофилию.
- Гиперинфекция может возникнуть через несколько десятилетий после первоначального заражения и проявляется лихорадкой, рвотой, диареей, болью в животе и респираторными симптомами (кашель, хрипы, одышка и кровохарканье).
 Симптомы могут быть вызваны прямым заражением червями (из-за миграции филяриформных личинок и инвазии органов) или вторичной грамотрицательной бактериальной инфекции. Рентген грудной клетки может выявить легочные инфильтраты.Гиперинфекция связана с 60% летальностью даже после лечения.
Симптомы могут быть вызваны прямым заражением червями (из-за миграции филяриформных личинок и инвазии органов) или вторичной грамотрицательной бактериальной инфекции. Рентген грудной клетки может выявить легочные инфильтраты.Гиперинфекция связана с 60% летальностью даже после лечения.
Проверка
- Проверка должна быть завершена для всех прибывающих беженцев и лиц, ищущих убежища, если она не была завершена ранее (даже через много лет после прибытия).
- Скрининг также должен быть проведен у людей из эндемичных регионов, у которых есть гематологические злокачественные новообразования или которые начинают иммуносупрессивную терапию (включая кортикостероиды), если их статус скрининга или лечения неизвестен (также рассмотрите возможность лечения по спецификациям в этой обстановке — см. Ниже).
- Серологический скрининг — ELISA (на IgG к филяриформным личинкам) — положительные серологические тесты представляют активную инфекцию.
 Серология очень чувствительна и специфична (по оценкам, 95% и 99%).
Серология очень чувствительна и специфична (по оценкам, 95% и 99%).
Исследование кала не позволяет выявить инфекцию Strongyloides . 9 Рабдитовидных личинок иногда можно обнаружить в кале с помощью специальных лабораторных методов (например, культура Харада — NB недоступна в RCH ).В случае синдрома гиперинфекции нитевидные личинки могут быть обнаружены в респираторных или желудочно-кишечных образцах. ПЦР фекалий на Strongyloides специфичен, но менее чувствителен. 10
Ведение
- Все пациенты с положительной или сомнительной серологией на Strongyloides (или стронгилоиды, выявленные в кале при микроскопии или ПЦР) должны получить лечение.
- Лечение — ивермектин 200 мкг / кг перорально в день 1 и день 14 (всего 2 дозы) (для веса 15 кг и выше, без верхнего предела дозировки, концентрация таблетки = 3 мг). 2
- По оценкам, этот режим эффективен более чем на 90%.

- Ивермектин не рекомендуется детям с массой тела менее 15 кг, но он использовался в кампаниях массового лечения детей младшего возраста без каких-либо нежелательных явлений. 11
- Лечение ивермектином может вызвать энцефалопатию у людей с инфекцией Loa loa ; рассмотрите возможность тестирования на предмет Loa loa у людей из Западной / Центральной Африки до ивермектина. 2
- Ивермектин используется в ежедневной дозировке у пациентов с синдромом гиперинфекции — см. Примечания CDC.
- Ивермектин выпускается в таблетках по 3 мг (диспергируемых), беременность B3.
- Альбендазол в качестве альтернативного антибиотика с активностью против Strongyloides , но менее эффективен, чем ивермектин . 2 Альбендазол можно применять у детей младшего возраста (от 6 месяцев и старше) — для этой возрастной группы обратитесь за консультацией к специалисту.
 12 Рекомендуемая доза составляет: (вес> 10 кг) Альбендазол 400 мг перорально 2 раза в день 7 дней (для детей старше 6 месяцев до 10 кг рекомендуется принимать 200 мг перорально 2 раза в день — обратитесь за консультацией к специалисту). 12
12 Рекомендуемая доза составляет: (вес> 10 кг) Альбендазол 400 мг перорально 2 раза в день 7 дней (для детей старше 6 месяцев до 10 кг рекомендуется принимать 200 мг перорально 2 раза в день — обратитесь за консультацией к специалисту). 12 - Беременность — ни ивермектин [B3], ни альбендазол [D] не рекомендуются во время беременности. У бессимптомных пациентов с положительной серологией следует воздержаться от лечения до родов. При наличии симптомов проконсультируйтесь со специалистом.
Последующее наблюдение
- Все пациенты, пролеченные по поводу инфекции Strongyloides , должны быть обследованы с помощью FBE (для подтверждения исчезновения эозинофилии) и повторить серологию через 6 месяцев после терапии.
- Серологические титры обычно значительно снижаются после успешного лечения. 13 — повторная серология через 6 месяцев (и через 12 месяцев, если серологические результаты остаются положительными через 6 месяцев).

- Образцы стула также следует повторить через 2-4 недели после терапии, если результаты микроскопии (не ПЦР) до терапии положительны.
Ссылки
Протоколы клиник для иммигрантов. Авторы: Ванесса Клиффорд и Джорджи Пакстон, январь 2014 г. Обновлено в июне 2020 г.Свяжитесь с [email protected]
Острый стронгилоидоз: редкость. Хронический стронгилоидоз: бомба замедленного действия! | Журнал медицины путешествий
В этом номере публикуются два случая острого стронгилоидоза у итальянской пары, недавно вернувшейся из отпуска в Таиланде. 1 Инфекция, скорее всего, была передана на острове Самуи, потому что это было единственное место, где они ходили босиком по травянистой почве, окружающей их бунгало. Эти случаи подчеркивают растущее значение стронгилоидоза у путешественников, особенно в свете потенциально серьезных последствий инфекции.
Стронгилоидоз, гельминтная инфекция, передаваемая через почву, которая является эндемической в тропических и субтропических странах, недавно была признана «возникающей глобальной инфекционной болезнью».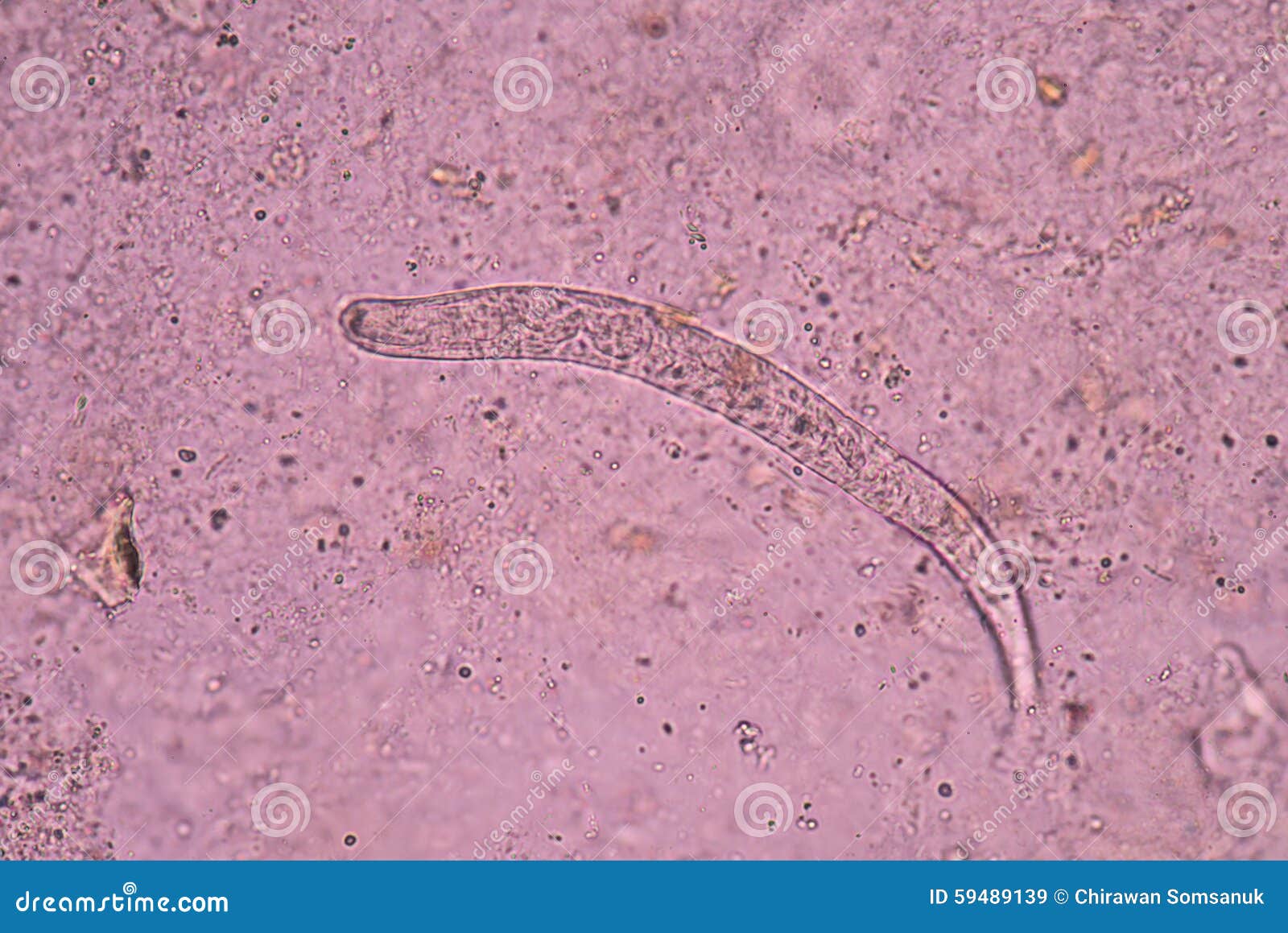 2 Путешественники подвергаются риску, когда они ходят босиком или в сандалиях в эндемичных районах, хотя риск, связанный с деятельностью на пляже, неизвестен. Стронгилоидоз включает в свой жизненный цикл три последовательные фазы: проникновение через кожу (обычно бессимптомное), острую (или инвазивную) фазу и хроническую инфекцию. 3,4 Примечательно, что стронгилоиды обладают способностью реплицироваться путем аутоинфекции, тем самым гарантируя, что хроническая инфекция сохраняется на протяжении всей жизни хозяина.
2 Путешественники подвергаются риску, когда они ходят босиком или в сандалиях в эндемичных районах, хотя риск, связанный с деятельностью на пляже, неизвестен. Стронгилоидоз включает в свой жизненный цикл три последовательные фазы: проникновение через кожу (обычно бессимптомное), острую (или инвазивную) фазу и хроническую инфекцию. 3,4 Примечательно, что стронгилоиды обладают способностью реплицироваться путем аутоинфекции, тем самым гарантируя, что хроническая инфекция сохраняется на протяжении всей жизни хозяина.
Острый стронгилоидоз: редкость
Два случая, описанные в этом выпуске, характерны для острого стронгилоидоза — клинической формы, редко описываемой в литературе, хотя она регулярно упоминается в большинстве обзоров по этой теме. 4,5 Как обычно в случае завозной болезни у путешественников, часто можно точно определить количество инкубационных периодов из-за известного воздействия.В двух описанных случаях симптомы проявились через 11 и 14 дней после заражения соответственно.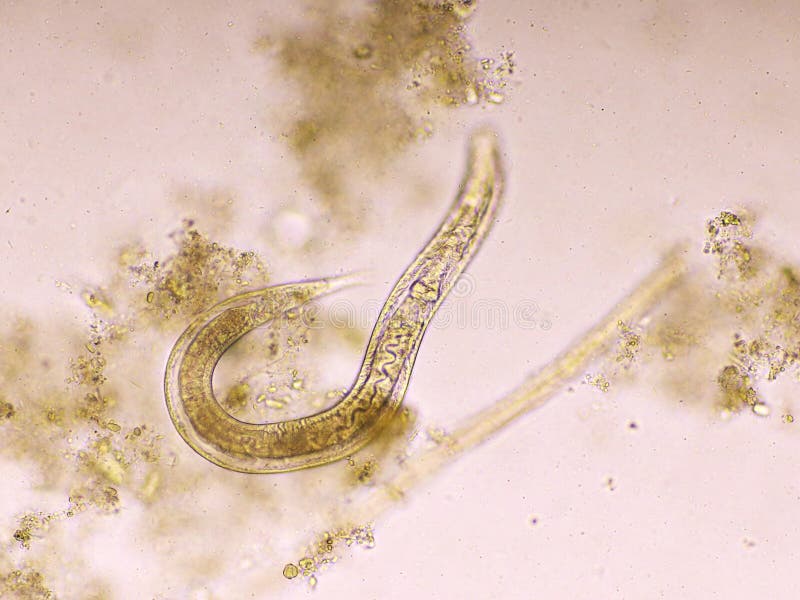 Это намного короче, чем можно было бы ожидать согласно литературным данным. У обоих пациентов была лихорадка, кашель, крапивница и эозинофилия — проявления, которые чаще всего связаны с острым шистосомозом (лихорадка Катаяма) 6 , а иногда и с другими гельминтозами у вернувшихся путешественников. 7
Это намного короче, чем можно было бы ожидать согласно литературным данным. У обоих пациентов была лихорадка, кашель, крапивница и эозинофилия — проявления, которые чаще всего связаны с острым шистосомозом (лихорадка Катаяма) 6 , а иногда и с другими гельминтозами у вернувшихся путешественников. 7
Гельминтозные инфекции трудно диагностировать на инвазивной стадии.В описанных случаях диагноз был поставлен примерно через 3 недели после появления симптомов на основании положительных результатов посева стула на агаровой пластине у обоих пациентов, наличия личинок Strongyloides stercoralis в стуле у одного пациента и серологического диагноза у другого. 1 Когда вы сталкиваетесь с возвращающимся путешественником из тропиков с эозинофилией, гельминтозная инфекция должна быть на первом месте при дифференциальной диагностике. Мало того, что серологические тесты часто не дают положительных результатов на ранней стадии инфекции, они могут не обладать специфичностью, особенно в случае стронгилоидоза 8 ; как шистосомоз, так и филяриатоз могут давать ложноположительные результаты тестов на стронгилоидоз. Повторные исследования кала (и анализы мочи в случае шистосомоза Schistosoma haematobium ) могут потребоваться для выявления паразитов в первые несколько недель после заражения. Даже в этом случае тесты могут быть отрицательными из-за длительного препатентного периода (например, 2 мес при шистосомозе).
Повторные исследования кала (и анализы мочи в случае шистосомоза Schistosoma haematobium ) могут потребоваться для выявления паразитов в первые несколько недель после заражения. Даже в этом случае тесты могут быть отрицательными из-за длительного препатентного периода (например, 2 мес при шистосомозе).
Хронический стронгилоидоз: бомба замедленного действия!
Хронический стронгилоидоз обычно протекает бессимптомно или вызывает легкие желудочно-кишечные симптомы, чаще всего симптомы, подобные язвенной болезни.Большую озабоченность вызывает его способность при определенных обстоятельствах превратиться в молниеносную смертельную болезнь. Синдром гиперинфекции Strongyloides и его распространение являются результатом снижения клеточного иммунитета, в том числе связанного с лечением кортикостероидами и HTLV1. 5,9 Смертность от распространенного стронгилоидоза составляет от 50% до 87% даже после лечения. 3 В настоящее время эта инфекция считается основной причиной смерти от паразитарных заболеваний в США. 10
10
В западных странах хронический, обычно бессимптомный стронгилоидоз классически ассоциировался с иммиграцией. Однако сейчас это все чаще встречается у туристов. В серии из 43 путешественников со стронгилоидозом в Канаде инфекция была связана с посещением друзей и родственников в 37% случаев, туризмом в 30% и иммиграцией в 21%. 11 Эти результаты могут иллюстрировать эпидемиологические изменения в приобретении стронгилоидоза в Канаде; с другой стороны, они могут быть результатом предвзятого отношения.Однако интересно отметить, что в более старшей группе из 76 человек в Канаде с подтвержденным стронгилоидозом не иммигранты составили только 4% случаев, тогда как 96% были лицами, иммигрировавшими в среднем 48 месяцев (диапазон 2–480 месяцев ) до презентации. 12 В Швейцарии из 31 пациента, пролеченного от стронгилоидоза, 61% были мигрантами, а 39% — туристами. 13
Ведение путешественников, которым грозит стронгилоидоз
Любой человек, который ходил босиком во время путешествия в эндемичную страну, особенно когда путешествие является продолжительным, должен считаться подверженным риску стронгилоидоза.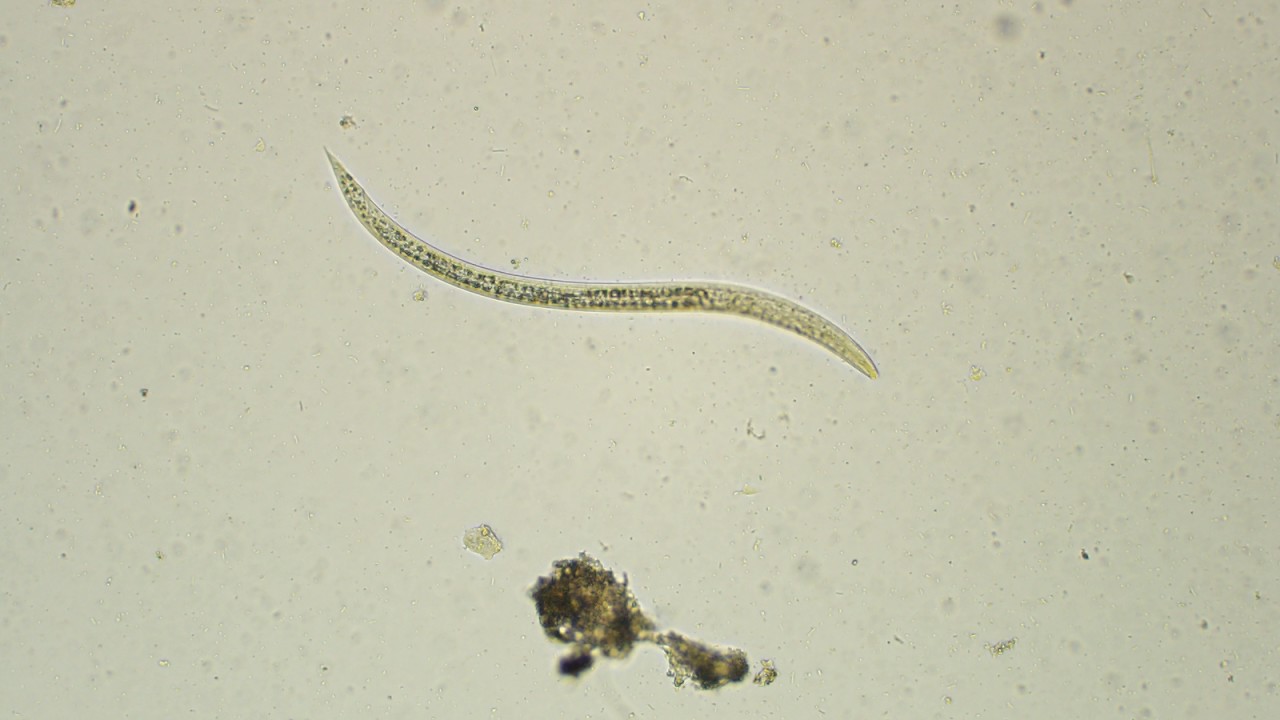 Это важно не только для практикующих врачей, которые ухаживают за пациентами с ослабленным иммунитетом, но и для врачей общей практики, которые могут назначать кортикостероиды при различных обстоятельствах. Действительно, пациент со стронгилоидозом, который собирается получать кортикостероиды (или другое иммуносупрессивное лечение), подвержен риску опасного для жизни диссеминированного стронгилоидоза и синдрома гиперинфекции. 2–5,9
Это важно не только для практикующих врачей, которые ухаживают за пациентами с ослабленным иммунитетом, но и для врачей общей практики, которые могут назначать кортикостероиды при различных обстоятельствах. Действительно, пациент со стронгилоидозом, который собирается получать кортикостероиды (или другое иммуносупрессивное лечение), подвержен риску опасного для жизни диссеминированного стронгилоидоза и синдрома гиперинфекции. 2–5,9
Перед приемом кортикостероидов путешественники из группы высокого риска должны пройти обследование на стронгилоидоз. 4,12,14,15 Обычно рекомендуется серология, но, как упоминалось выше, может отсутствовать специфичность и она доступна не везде. 8 При обследовании кала недостает чувствительности, потому что выведение личинок часто прерывистое. Даже при многократных исследованиях кала диагностическая чувствительность часто составляет менее 50%. Метод концентрации Баермана и посев на агаровых чашках являются гораздо более чувствительными диагностическими методами, особенно последний. 8
8
Учитывая трудности, возникающие при диагностике стронгилоидоза, тяжесть осложненного заболевания, а также эффективность и безопасность альбендазола и ивермектина, большинство авторов в настоящее время рекомендуют рассмотреть возможность предварительного лечения пациентов, которые потенциально подвержены риску тяжелого стронгилоидоза ( 1) на рутинной основе с или без скрининга 5,16,17 или (2) если скрининг невозможен. 15 Лучшим вариантом презумптивного лечения является ивермектин (200 мкг / кг в течение 2 дней) 15 ; некоторые специалисты рекомендуют повторить тот же режим через 2 недели. 5 Оральный альбендазол (800 мг / сут в течение 7 дней), с другой стороны, вероятно, менее эффективен 12 , но никаких крупномасштабных прямых испытаний не проводилось. Следует избегать приема тиабендазола из-за его серьезных побочных эффектов.
Декларация интересов
Авторы заявляют, что у них нет конфликта интересов, о котором следует заявлять.
Список литературы
1
, et al.
Острый стронгилоидоз у итальянских туристов, возвращающихся из Юго-Восточной Азии.
J Travel Med
2011
;
18
:
138
—
140.
2
Синдром Strongyloides stercoralis : новое глобальное инфекционное заболевание.
Tr R Soc Trop Med Hyg
2008
;
102
:
314
—
318.
3
, et al.
Стронгилоидоз — самая запущенная из забытых тропических болезней?
Tr R Soc Trop Med Hyg
2009
;
103
:
967
—
972.
4
Проявления, диагностика и лечение инфекции Strongyloides stercoralis .
Ann Pharmacotherap
2007
;
41
:
1992
—
2001.
5
Strongyloides stercoralis в популяции с ослабленным иммунитетом.
Clin Microbiol Ред.
2004
;
17
:
208
—
217.
6
Острый шистосомоз — проблема диагностики и лечения.
Clin Microbiol Infect
2010
;
16
:
225
—
231.
7
Распространенные кожные инфекции у путешественников.
J Travel Med
2008
;
15
:
223
—
233.
8
Диагностика инфекции Strongyloides stercoralis .
Clin Infect Dis
2001
;
33
:
1040
—
1047.
9
, et al.
Тяжелый стронгилоидоз у пациентов, получавших кортикостероиды: серия случаев и обзор литературы.
Дж Инфекция
2007
;
54
:
18
—
27.
10
, et al.
Экономическая эффективность стратегий лечения кишечных паразитов у иммигрантов.
N Engl J Med
1999
;
340
:
773
—
779.
11
Перспективный анализ паразитарных инфекций у канадских путешественников и иммигрантов.
J Travel Med
2006
;
13
:
138
—
144.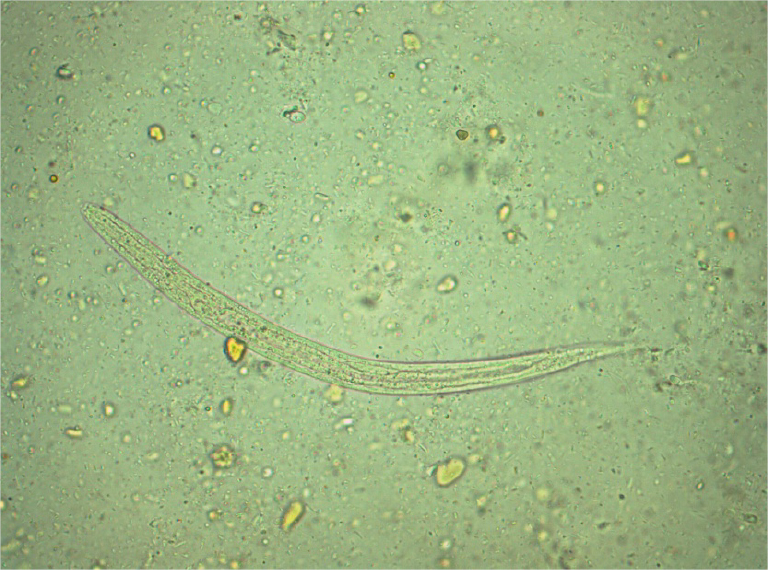
12
Серология и количество эозинофилов в диагностике и лечении стронгилоидоза в неэндемичных регионах.
Am J Trop Med Hyg
2002
;
66
:
749
—
752.
13
, et al.
Завозный стронгилоидоз: продольный анализ 31 случая.
J Travel Med
2005
;
12
:
80
—
84.
14
, et al.
Осложненная и смертельная инфекция Strongyloides у канадцев: факторы риска, диагностика и лечение.
CAMJ
2004
;
171
:
479
—
484.
15
Можно ли позволить себе не проводить скрининг на паразитов среди иммигрантов с высоким риском?
Clin Infect Dis
2007
;
45
:
1316
—
1318.
16
Тяжелый стронгилоидоз у пациентов, получавших кортикостероиды.
Clin Microbiol Infect
2006
;
12
:
945
—
947.
17
Стронгилоидоз у реципиентов трансплантата.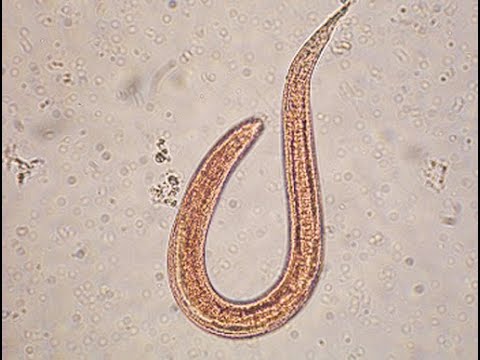
Clin Infect Dis
2009
;
49
:
1411
—
1423.
© 2011 Международное общество медицины путешествий
Что такое Strongyloides | Диагностика симптомов стронгилоидов
Strongyloidesis заболевание, вызываемое кишечными аскаридами или нематодами Strongyloides. Существует более 40 видов Strongyloides , которые могут инфицировать птиц, домашний скот и других животных, но вид S. stercoralis вызывает большинство Strongyloides у людей.
Strongyloides чаще всего встречается в тропиках, субтропиках и регионах с умеренно теплым климатом. Заболевание также чаще встречается в сельской местности и среди институционального населения. По оценкам Центра по контролю и профилактике заболеваний (CDC & P), во всем мире инфицировано от 30 до 100 миллионов человек. Заболевание редко встречается в Соединенных Штатах, но может быть обнаружено в юго-восточных штатах.
Вот некоторые из наиболее часто задаваемых вопросов о диагностике, лечении и профилактике Strongyloides .
- Как получить Strongyloides ? Люди заражаются Strongyloides , когда их кожа контактирует с почвой, зараженной личинками круглых червей. Молодые черви Strongyloides невидимы невооруженным глазом и могут проходить через кожу человека в кровоток в легкие и горло; из глотки они попадают в желудок и попадают в тонкий кишечник, где прикрепляются к стенкам кишечника. Яйца круглых червей проходят через стул.Поскольку заражение Strongyloides происходит из почвы, некоторые виды деятельности повышают вероятность заражения человека. Факторы риска для Strongyloides включают хождение босиком по загрязненным территориям, сельское хозяйство, добычу угля и участие в деятельности, которая приводит к контакту с отходами жизнедеятельности человека или сточными водами. Люди с ослабленной иммунной системой также подвергаются более высокому риску заражения Strongyloides и развития более серьезного случая этого заболевания; Было обнаружено, что люди с лимфотропным вирусом-1 Т-клеток человека (HTLV-1) особенно подвержены инфекции Strongyloides .

- Каковы симптомы Strongyloides ? Примерно в 50% случаев стронгилоидоз протекает бессимптомно. Если симптомы Strongyloides вообще проявляются, они будут включать боль в животе (особенно в верхней части живота), диарею, рвоту, потерю веса, кашель и сыпь. В более редких случаях могут возникать опасные для жизни формы заболевания, называемые синдромом гиперинфекции и диссеминированным стронгилоидозом; в таких случаях люди заболевают в критическом состоянии и должны немедленно обращаться в больницу.Как упоминалось ранее, эти тяжелые случаи чаще встречаются у людей с подавленной иммунной системой.
- Как диагностируется инфекция Strongyloides ? Наиболее распространенный способ диагностировать инфекцию Strongyloides — это анализ стула, который затем исследуется под микроскопом для обнаружения личинок аскариды. Анализы крови также можно использовать для обнаружения антигенов Strongyloides .
 В некоторых случаях проводится дуодемальная аспирация, при которой небольшое количество ткани тонкой кишки удаляется и проверяется на наличие личинок.
В некоторых случаях проводится дуодемальная аспирация, при которой небольшое количество ткани тонкой кишки удаляется и проверяется на наличие личинок. - Как обычно лечат инфекцию Strongyloides ? Strongyloides центров по лечению пероральных противогельминтных препаратов, включая ивермектин и альбендазол. Дозировка и продолжительность лечения будут зависеть от тяжести инфекции Strongyloides . Людям с синдромом гиперинфекции и диссеминированным стронгилоидозом часто требуется несколько курсов лечения. После лечения в течение 2-4 недель следует собрать образец кала, чтобы убедиться, что инфекция исчезла.
- Как я могу предотвратить заражение Strongyloides ? Соблюдение правил личной гигиены — лучший способ предотвратить заражение Strongyloides . Всегда тщательно мойте руки теплой водой с мылом после посещения туалета или смены подгузника. Правильно выбрасывайте отходы и сточные воды и надевайте обувь при ходьбе по земле.

- Какие существуют типы тестов Strongyloides ? Стандартные серийные исследования стула часто являются первой линией диагностического тестирования; однако они могут быть нечувствительными и требовать нескольких тестов.В серологическом тестировании на Strongyloides используются иммуноферментные анализы (ELISA), такие как набор для тестирования сывороточных антител IVD Strongyloides Microwell ELISA.
Список литературы
Центр контроля заболеваний (CDC). «Паразиты — Strongyloides». Доступно по адресу
https://www.cdc.gov/parasites/Strongyloides/.
Medline Plus. «Факты о Strongyloides». Доступно по адресу
https://medlineplus.gov/ency/article/000630.htm.
Многогранное заболевание — Гастроэнтерология и гепатология
Необычный случай SIADH
Сахил Ханна, MBBS
Роберт Э.Sedlack, MD
Thomas F. Mangan, MD
Отделение гастроэнтерологии и гепатологии
Медицинский колледж клиники Мейо
Рочестер, Миннесота
Адрес для корреспонденции на:
Д-р Томас Ф.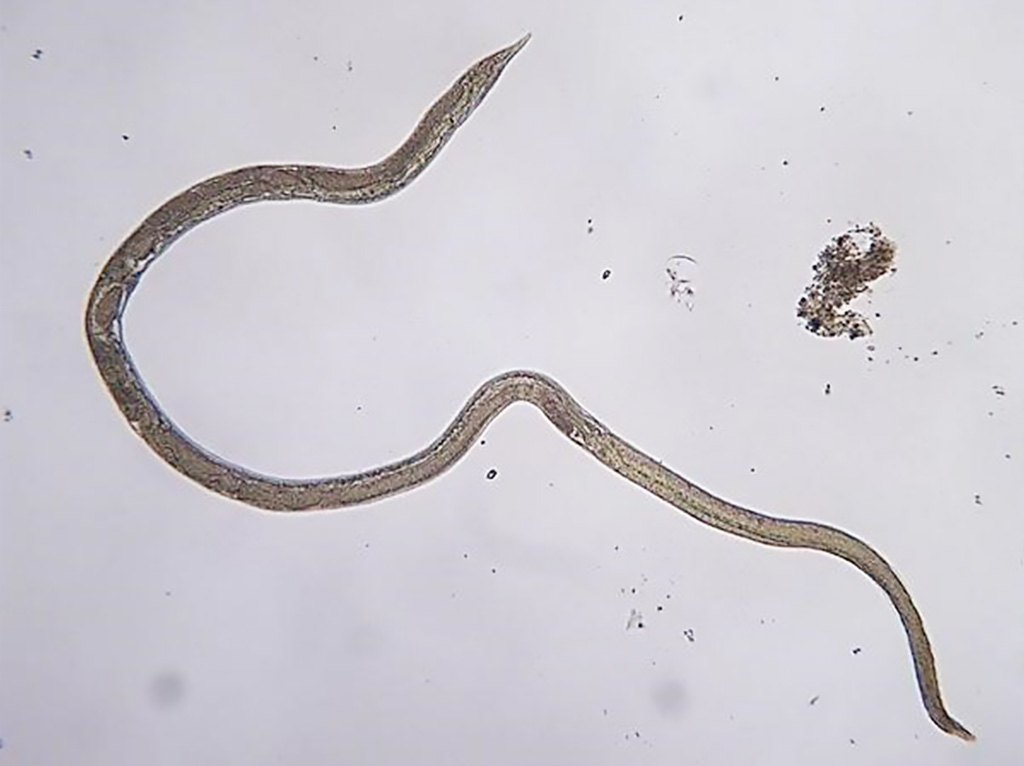 Манган, Отделение гастроэнтерологии и гепатологии, Медицинский колледж клиники Мейо, 200 First Street SW, Рочестер, Миннесота 55905; Тел: 507-284-2511; Эл. Почта: [email protected]
Манган, Отделение гастроэнтерологии и гепатологии, Медицинский колледж клиники Мейо, 200 First Street SW, Рочестер, Миннесота 55905; Тел: 507-284-2511; Эл. Почта: [email protected]
История болезни
Презентация
67-летний житель Флориды обратился в другое учреждение с 8-недельной историей усталости, потерей аппетита, болями в животе и диареей, которые привели к истощению мышц и потере веса более чем на 20%.Пациент жаловался на плохой аппетит, быстрое насыщение и периодические боли в правом верхнем квадранте живота, связанные с тошнотой и рвотой, но без кровавой рвоты, гематохезии или мелены. У пациента было несколько ежедневных эпизодов жидкого стула, не содержащего слизи или крови. Он отрицал наличие лихорадки, озноба, ночного потоотделения, головных болей, визуальных изменений, дисфагии, одинофагии, кашля, боли в груди, одышки, ортопноэ, отека, кровотечения или недавнего воздействия антибиотиков. В остальном обзор систем был нормальным. На момент обращения пациент не принимал никаких запланированных лекарств. Он отрицал курение, употребление алкоголя и запрещенных наркотиков. Пациент несколько раз ездил в Южную Америку за последние несколько лет, но отрицал, что путешествовал по другим направлениям, контактировал с животными или клещами или употреблял сырое мясо или непастеризованные молочные продукты. Пациент работал в медицинском учреждении и в анамнезе имел гипертонию, гипотиреоз, плоскоклеточный рак заднего прохода in situ и дивертикулит.
На момент обращения пациент не принимал никаких запланированных лекарств. Он отрицал курение, употребление алкоголя и запрещенных наркотиков. Пациент несколько раз ездил в Южную Америку за последние несколько лет, но отрицал, что путешествовал по другим направлениям, контактировал с животными или клещами или употреблял сырое мясо или непастеризованные молочные продукты. Пациент работал в медицинском учреждении и в анамнезе имел гипертонию, гипотиреоз, плоскоклеточный рак заднего прохода in situ и дивертикулит.
Оценка
Медицинский осмотр выявил нормальные жизненные показатели, бледность и общую атрофию мышц. Абдоминальное обследование выявило умеренную болезненность живота в правом подреберье без болезненности отскока. Сердечно-сосудистые, респираторные и неврологические обследования были нормальными.
Лабораторная оценка пациента выявила железодефицитную анемию: низкий уровень гемоглобина (10,5 г / дл) с микроцитозом, низкий уровень железа (10 мкг / дл) и нормальный уровень ферритина (93 мкг / л).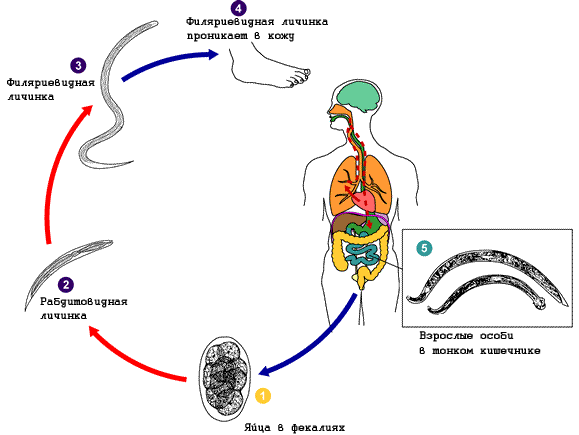 Другие важные лабораторные данные включали нормальное количество лейкоцитов с периферической эозинофилией (1000 клеток / мкл), гипонатриемией (122 ммоль / л), гипоальбуминемией (2,3 г / дл), повышенной скоростью оседания эритроцитов (СОЭ; 55 мм) и повышенный уровень С-реактивного белка (41,6 мг / дл). Кроме того, уровень 25-гидроксивитамина D у пациента был низким (16 нг / мл). Другие стандартные лабораторные тесты, включая измерение сывороточного креатинина, азота мочевины крови, кальция, магния и фосфора, были в пределах нормы.
Другие важные лабораторные данные включали нормальное количество лейкоцитов с периферической эозинофилией (1000 клеток / мкл), гипонатриемией (122 ммоль / л), гипоальбуминемией (2,3 г / дл), повышенной скоростью оседания эритроцитов (СОЭ; 55 мм) и повышенный уровень С-реактивного белка (41,6 мг / дл). Кроме того, уровень 25-гидроксивитамина D у пациента был низким (16 нг / мл). Другие стандартные лабораторные тесты, включая измерение сывороточного креатинина, азота мочевины крови, кальция, магния и фосфора, были в пределах нормы.
Дальнейшее обследование гипонатриемии пациента выявило высокую осмоляльность мочи и низкую осмоляльность плазмы, которые соответствовали синдрому несоответствующей секреции антидиуретического гормона (SIADH). Другие лабораторные данные включали отрицательные серологические тесты на целиакию, антинуклеарные антитела, антинейтрофильные цитоплазматические антитела, острый и хронический гепатит, ВИЧ, болезнь Лайма и сифилис. Другие нормальные тесты включали измерение электрофореза сывороточного белка, уровня комплемента, витамина B12 и фолиевой кислоты в красных кровяных тельцах; посев кала на кишечные патогены и инфекцию Clostridium difficile ; и микроскопия кала на яйцеклетки и паразитов.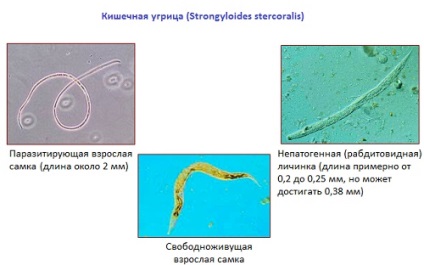 Для дальнейшей оценки пациента на продолжающуюся диарею и SIADH были выполнены следующие исследования изображений: магнитно-резонансная томография головы; рентгенограмма грудной клетки; компьютерная томография грудной клетки, живота и таза; и сканирование позитронно-эмиссионной томографии. Эти исследования не дали примечательных результатов, за исключением наличия дивертикулита сигмовидной кишки. Колоноскопия не показала рецидива карциномы заднего прохода у пациента. У пациента сохранялись стойкие системные симптомы, лабораторные данные выявляли эозинофилию, повышенное СОЭ и SIADH, несмотря на адекватное лечение и разрешение дивертикулита с помощью 2-недельного курса антибиотиков.
Для дальнейшей оценки пациента на продолжающуюся диарею и SIADH были выполнены следующие исследования изображений: магнитно-резонансная томография головы; рентгенограмма грудной клетки; компьютерная томография грудной клетки, живота и таза; и сканирование позитронно-эмиссионной томографии. Эти исследования не дали примечательных результатов, за исключением наличия дивертикулита сигмовидной кишки. Колоноскопия не показала рецидива карциномы заднего прохода у пациента. У пациента сохранялись стойкие системные симптомы, лабораторные данные выявляли эозинофилию, повышенное СОЭ и SIADH, несмотря на адекватное лечение и разрешение дивертикулита с помощью 2-недельного курса антибиотиков.
Диагностика
После этого неявного обширного обследования и сохранения ранее упомянутых симптомов пациент обратился в наше учреждение. После тщательного изучения его истории болезни и медицинских записей мы заподозрили лежащую в основе патологию тонкой кишки. Эзофагогастродуоденоскопия (EGD) была проведена, чтобы исключить такие состояния, как глютеновая спру, болезнь Уиппла и избыточный бактериальный рост в тонкой кишке. Интересно, что EGD выявила отек, эритему, экссудаты и рыхлость слизистой оболочки, диффузно расположенные по всей двенадцатиперстной кишке, что соответствовало чрезвычайно тяжелому язвенному дуодениту (рис. 1).Биопсия тонкой кишки выявила хронический активный дуоденит с лимфоцитарной и эозинофильной инфильтрацией двенадцатиперстной кишки, связанной с эрозиями слизистой оболочки, и паразитарной инфекцией Strongyloides stercoralis , поражающей слизистую оболочку двенадцатиперстной кишки (рис. 2).
Интересно, что EGD выявила отек, эритему, экссудаты и рыхлость слизистой оболочки, диффузно расположенные по всей двенадцатиперстной кишке, что соответствовало чрезвычайно тяжелому язвенному дуодениту (рис. 1).Биопсия тонкой кишки выявила хронический активный дуоденит с лимфоцитарной и эозинофильной инфильтрацией двенадцатиперстной кишки, связанной с эрозиями слизистой оболочки, и паразитарной инфекцией Strongyloides stercoralis , поражающей слизистую оболочку двенадцатиперстной кишки (рис. 2).
Менеджмент
Варианты лечения инфекции Strongyloides у иммунокомпетентных хозяев включают альбендазол (Albenza, GlaxoSmithKline) и ивермектин (Stromectol, Merck). Из-за наличия системных симптомов мы решили сначала лечить пациента 1 курсом ивермектина 200 мкг / кг / день в течение 2 дней, что привело к временному улучшению симптомов.Три недель спустя он испытал рецидив боли в животе и диареи. Был повторен 2-дневный курс ивермектина, что привело к полному исчезновению симптомов и лабораторным данным гипонатриемии и периферической эозинофилии. Через шесть недель после первоначального лечения повторная ФГДС показала полное эндоскопическое разрешение. Биопсия двенадцатиперстной кишки показала наличие легкой эозинофильной инфильтрации в стенке двенадцатиперстной кишки, но без признаков активного дуоденита или паразитарной инфекции.
Через шесть недель после первоначального лечения повторная ФГДС показала полное эндоскопическое разрешение. Биопсия двенадцатиперстной кишки показала наличие легкой эозинофильной инфильтрации в стенке двенадцатиперстной кишки, но без признаков активного дуоденита или паразитарной инфекции.
Обсуждение
с.stercoralis — кишечная нематода, эндемичная для тропических регионов, спорадически встречающаяся в районах с умеренным климатом и в первую очередь поражающая путешественников, иммигрантов и военнослужащих в неэндемичных районах. Самый высокий уровень инфицирования S. stercoralis в США составляет человек, на юго-востоке страны. 1,2 Наш пациент проживал в этой эндемичной области и несколько раз путешествовал по различным частям Южной Америки.
S. stercoralis уникален среди инфекционных паразитов, поскольку он полностью завершает свой жизненный цикл в организме человека-хозяина, вызывая аутоинфекцию и потенциально гиперинфекцию. Личинки нитевидной формы обнаружены в почве и фекалиях; они проникают через кожу человека, мигрируют в легкие и позже проглатываются. Эти личинки созревают во взрослых червей в желудочно-кишечном тракте и располагаются в слизистой оболочке двенадцатиперстной кишки и тощей кишки. Инфицированные пациенты испытывают желудочно-кишечные симптомы (анорексия, тошнота, боль в животе, диарея и потеря веса), а также легочные симптомы (кашель, одышка, хрипы и кровохарканье). Взрослые черви могут жить до 5 лет, не вызывая симптомов, и единственной находкой может быть периферическая эозинофилия.Таким образом, у людей, инфицированных Strongyloides , может быть паразитарная инфекция в спящем состоянии в течение нескольких лет, пока у них не появится иммуносупрессивное состояние, такое как недоедание; гипогаммаглобулинемия; медикаментозная терапия кортикостероидами или противоопухолевыми препаратами; гематологические злокачественные новообразования; трансплантация солидного органа или костного мозга; или ВИЧ-инфекция.
Личинки нитевидной формы обнаружены в почве и фекалиях; они проникают через кожу человека, мигрируют в легкие и позже проглатываются. Эти личинки созревают во взрослых червей в желудочно-кишечном тракте и располагаются в слизистой оболочке двенадцатиперстной кишки и тощей кишки. Инфицированные пациенты испытывают желудочно-кишечные симптомы (анорексия, тошнота, боль в животе, диарея и потеря веса), а также легочные симптомы (кашель, одышка, хрипы и кровохарканье). Взрослые черви могут жить до 5 лет, не вызывая симптомов, и единственной находкой может быть периферическая эозинофилия.Таким образом, у людей, инфицированных Strongyloides , может быть паразитарная инфекция в спящем состоянии в течение нескольких лет, пока у них не появится иммуносупрессивное состояние, такое как недоедание; гипогаммаглобулинемия; медикаментозная терапия кортикостероидами или противоопухолевыми препаратами; гематологические злокачественные новообразования; трансплантация солидного органа или костного мозга; или ВИЧ-инфекция.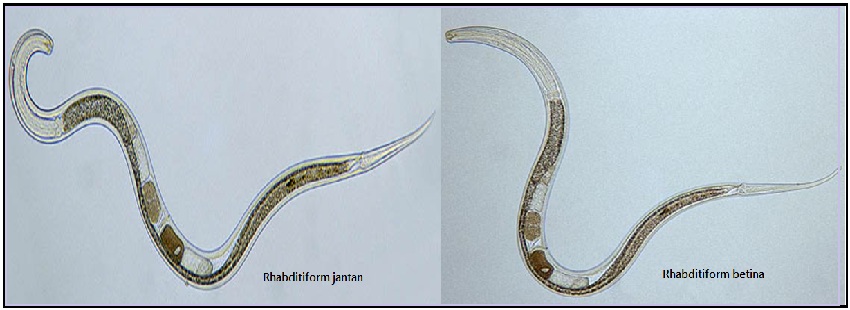
Тяжелая диссеминированная Strongyloides У пациентов с ослабленным иммунитетом может развиться гиперинфекция, приводящая к сепсису, дыхательной недостаточности и смерти.В кишечном тракте хозяев с ослабленным иммунитетом рабдитиформные личинки имеют тенденцию трансформироваться в инвазивных нитевидных личинок, которые проникают в стенку кишечника и мигрируют в различные органы, включая легкие и центральную нервную систему (ЦНС), что приводит к гиперинфекции. Клинические признаки гиперинфекции Strongyloides включают сильную боль в животе, тошноту, рвоту, энтеропатию с потерей белка и кишечную непроходимость, связанную с диффузной сыпью, легочной инфильтрацией, грамотрицательной бактериемией и сепсисом. 3,4 Механизм сепсиса у этих пациентов — проникновение в кровоток кишечной флоры, вторичное по отношению к ослаблению барьера между кишечником и кровью. Таким образом, пациенты с подозрительными симптомами должны регулярно проходить скрининг на инфекцию Strongyloides с помощью полного подсчета клеток крови (для выявления эозинофилии), исследования образца кала (для выявления яйцеклеток и паразитов) и серологического тестирования перед назначением системных стероидов или противоопухолевых препаратов.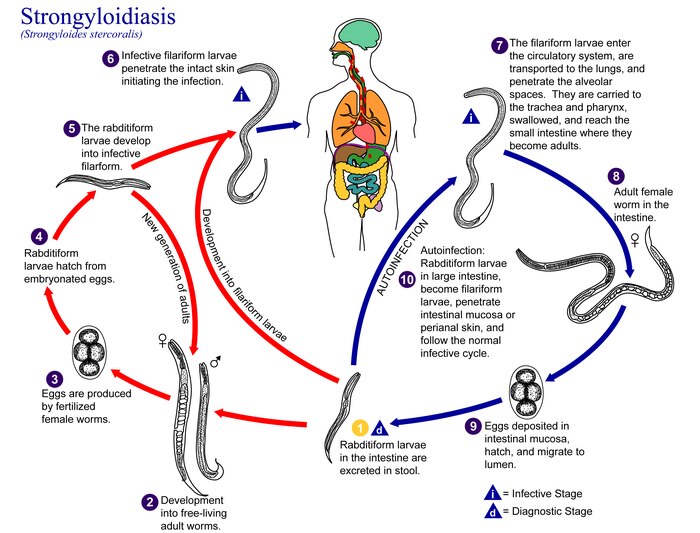 чтобы скрытая инфекция не превратилась в гиперинфекцию.
чтобы скрытая инфекция не превратилась в гиперинфекцию.
SIADH ассоциирован с системным стронгилоидозом; механизм неизвестен, хотя его связывают с поражением ЦНС или легких. 5-9 Однако у нашего пациента не было особенностей ЦНС или легочной инфильтрации паразитом, и механизм, посредством которого Strongyloides вызвал SIADH, остается загадкой.
Заключение
Strongyloides инфекцию следует рассматривать у пациентов с клиническими проявлениями хронической боли в животе, диареей и отсутствием развития (с кожной сыпью или без нее) и лабораторными данными эозинофилии, повышенными маркерами воспаления и SIADH в условиях эпидемиологического воздействия . 10 Эта инфекция обычно наблюдается у пациентов с ослабленным иммунитетом, но может быть обнаружена у иммунокомпетентных хозяев. Отсутствие учета стронгилоидоза может привести к пропущенному или отложенному диагнозу и осложненному клиническому течению.
Авторы благодарят Tsung-Teh Wu, MD, PhD, Отделение анатомической патологии, Медицинский колледж Mayo Clinic, Рочестер, Миннесота, за предоставленные гистопатологические изображения.
Список литературы
1. erk SL, Verghese A, Alvarez S, Hall K, Smith B.Клинико-эпидемиологические особенности стронгилоидоза. Перспективное исследование в сельской местности Теннесси. Arch Intern Med . 1987; 147: 1257-1261.
2. Осей Д.Л., Блэкберн Б.Г., Вайнберг М. и др. Высокая распространенность и предполагаемое лечение шистосомоза и стронгилоидоза среди африканских беженцев. Clin Infect Dis . 2007; 45: 1310-1315.
3. Эйзер ПБ, Нутман ТБ. Strongyloides stercoralis в популяции с ослабленным иммунитетом. Clin Microbiol Rev. 2004; 17: 208-217.
4. Им С., Кац К., Крайден С., Фукса М., Кистоун Дж. С., Каин К. С.. Осложненная и смертельная инфекция Strongyloides у канадцев: факторы риска, диагностика и лечение. CMAJ . 2004; 171: 479-484.
CMAJ . 2004; 171: 479-484.
5. Регави Д., Лопес Д., Вик М., Шельд В. М., Шифф Д. Диссеминированный стронгилоидоз, осложняющий терапию глиобластомы: клинический случай. Дж Neurooncol . 2009; 94: 439-443.
6. Эдди Т.С., Майерс Дж. В.. Синдром неадекватной секреции антидиуретического гормона и непальпируемой пурпуры у женщины с гиперинфекцией Strongyloides stercoralis . Am J Med Sci. 2003; 325: 288-291.
7. EET RC, Gong LL, Tambyath PA. Изображение месяца. Strongyloides stercoralis гиперинфекция и синдром несоответствующей секреции антидиуретического гормона. Гастроэнтерология . 2005; 128: 8, 252.
8. andebosch S, Mana F, Goossens A, Urbain D. Strongyloides stercoralis Инфекция, связанная с повторяющимся бактериальным менингитом и SIADH: клинический случай. Acta Gastroenterol Belg. 2008; 71: 413-417.
9. аяши Э., Охта Н., Ямамото Х. Синдром неадекватной секреции антидиуретического гормона, связанный со стронгилоидозом.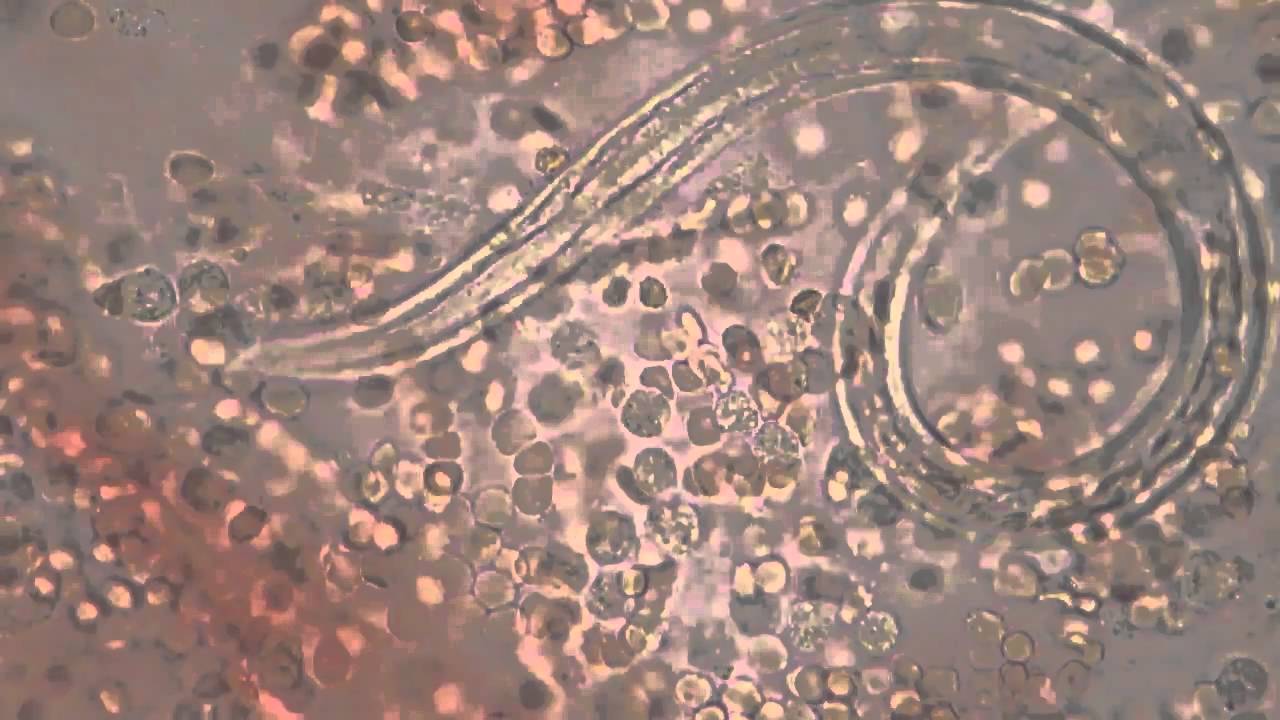 Юго-Восточная Азия J Trop Med Public Health . 2007; 38: 239-246.
Юго-Восточная Азия J Trop Med Public Health . 2007; 38: 239-246.
10. ontes M, Sawhney C, Barros N. Strongyloides stercoralis : есть, но не замечено. Curr Opin Infect Dis . 2010; 23: 500-504.
Обзор
Стронгилоидоз: многогранное заболевание
Суэйта Ганеш, MD 1
Руй Дж.Круз младший, доктор медицины, доктор философии 2
1 Отделение гастроэнтерологии и 2 Отделение хирургии Медицинский центр Университета Питтсбурга
Питтсбург, Пенсильвания
Стронгилоидоз — паразитарная инфекция, вызываемая 2 видами кишечных нематод Strongyloides . Наиболее распространенным и клинически значимым патогенным видом у человека является Strongyloides stercoralis . Другой вид, Strongyloides fuelleborni, , спорадически встречается в Африке и вызывает ограниченные инфекции у людей. 1,2 Стронгилоидоз поражает примерно 100 миллионов человек во всем мире, и эта инфекция является эндемической для многих частей мира, включая юго-восток Соединенных Штатов, Южную Азию, Латинскую Америку и страны Африки к югу от Сахары. 1,3-5 В некоторых сельских районах Аппалачей и юго-востока США распространенность стронгилоидоза может достигать 4%. 6
1,3-5 В некоторых сельских районах Аппалачей и юго-востока США распространенность стронгилоидоза может достигать 4%. 6
Уникальный и сложный жизненный цикл этого паразита начинается, когда инвазивные нитевидные личинки в зараженной почве, воде или фекалиях проникают через кожу и проходят через венозную циркуляцию в легкие.Проникая в альвеолы, личинки поднимаются по трахеобронхиальному дереву и заглатываются. Попадая в желудочно-кишечный тракт, личинки созревают во взрослых самок, которые живут в слизистой оболочке двенадцатиперстной кишки и проксимальной части тощей кишки. 1,5-7
Взрослые самки этого паразита могут производить до 40 яиц в сутки. Из этих яиц вылупляются рабдитообразные личинки, которые могут либо передаваться со стулом, продолжая почвенный цикл, либо оставаться в организме хозяина и вызывать аутоинфекцию. Аутоинфекция заключается в преждевременном превращении неинфекционных рабдитоформных личинок в инфекционных нитевидных личинок. Инфекционные личинки могут проникать через слизистую оболочку кишечника (внутренняя аутоинфекция) или в область кожи промежности (внешняя аутоинфекция), таким образом сохраняя инфекцию. Феномен аутоинфекции может привести к неактивной, но стойкой инфекции. 1,7 Следует отметить, что S. stercoralis — единственный гельминт, выделяющий личинки с калом. Таким образом, выявление яиц в фекальном мазке маловероятно.
Инфекционные личинки могут проникать через слизистую оболочку кишечника (внутренняя аутоинфекция) или в область кожи промежности (внешняя аутоинфекция), таким образом сохраняя инфекцию. Феномен аутоинфекции может привести к неактивной, но стойкой инфекции. 1,7 Следует отметить, что S. stercoralis — единственный гельминт, выделяющий личинки с калом. Таким образом, выявление яиц в фекальном мазке маловероятно.
Термин «синдром гиперинфекции» определяется как усиление нормального жизненного цикла S.stercoralis без распространения личинок за пределы обычного режима миграции (например, желудочно-кишечный тракт, легкие). Распространенное заболевание, напротив, означает массовую миграцию инфекционных личинок из желудочно-кишечного тракта не только в легкие, но и в другие органы, которые не участвуют в нормальном жизненном цикле гельминтов. 1 В этой ситуации уровень смертности может достигать 80%. 1 Несколько факторов риска связаны с развитием диссеминированного стронгилоидоза, включая иммунодефицит, гематологические злокачественные новообразования, прием стероидов, инфекцию Т-лимфотропного вируса-1 человека, хронический алкоголизм, почечную недостаточность, ВИЧ-инфекцию, диабет, пожилой возраст и трансплантация. 7,8
7,8
Примерно половина из Strongyloides инфекций протекает бессимптомно. 1,7 Наиболее частые клинические проявления обычно связаны с желудочно-кишечным трактом. Эти симптомы расплывчаты и неспецифичны, и они включают, помимо прочего, анорексию, диарею, боль в животе, метеоризм и запор. В запущенных случаях могут возникнуть синдромы мальабсорбции, паралитическая непроходимость кишечника, кишечная / дуоденальная непроходимость и желудочно-кишечное кровотечение. 1,6,7 Респираторные симптомы, такие как кашель и хрипы, возникают во время фазы первичной миграции личинок в паренхиме легких (синдром Лёффлера). Тяжелые легочные симптомы, такие как одышка, плевритная боль, плевральный выпот и кровохарканье, наблюдаются только при диссеминированном заболевании. 1,6,7 При подозрении на стронгилоидоз следует систематически обследовать кожу, поскольку Larva currens (гоночная личинка) является патогномоничным кожным проявлением внешней аутоинфекции Strongyloides . 1,9
1,9
В литературе описано несколько случаев синдрома несоответствующей секреции антидиуретического гормона (SIADH) и инфекции Strongyloides . Интересно, что в большинстве этих случаев присутствует обширное поражение паренхимы легких или центральной нервной системы. Однако в случае, представленном Ханной и соавторами, механизм, посредством которого S. stercoralis вызвал SIADH, остается неизвестным. 10-14
Лабораторные данные обычно неспецифические и могут включать перемежающуюся эозинофилию (в основном в острой фазе), анемию, гипохолестеринемию, гипоальбуминемию и повышение концентрации сывороточного иммуноглобулина (Ig) E.У пациентов с хроническим и диссеминированным заболеванием эозинопения и низкий уровень IgE были связаны с плохим прогнозом. 1,8
Наличие личинок в кале является диагностическим признаком стронгилоидоза. Этот метод обнаружения паразитов прост в применении, широко доступен и недорого. Однако диагностическая ценность одного образца составляет примерно 30%. Изучение 5 или более образцов стула в разные моменты времени может повысить чувствительность анализа мазка
Однако диагностическая ценность одного образца составляет примерно 30%. Изучение 5 или более образцов стула в разные моменты времени может повысить чувствительность анализа мазка
кала в 3 раза. 15 Для ускорения извлечения личинок можно использовать специальные инструменты, такие как воронки Бермана, фильтровальная бумага Харада-Мори и чашки с агаром.
Дуоденальная биопсия инвазивна. Однако исследование образца двенадцатиперстной кишки на наличие яиц и личинок оказалось наиболее чувствительной диагностической процедурой для S. stercoralis с частотой ложноотрицательных результатов менее 10%. 15,16 Эндоскопические данные включают отек слизистой двенадцатиперстной кишки, эритему, геморрагические пятна, язвы и, в некоторых случаях, мегадуоденум.Белые ворсинки двенадцатиперстной кишки также являются обычным эндоскопическим признаком и должны предупреждать врача о возможности стронгилоидоза. 17,18 Дифференциальные эндоскопические диагнозы включают туберкулез, первичную кишечную лимфому, болезнь Крона, эозинофильный гастроэнтерит, глютеновый спру, болезнь Уиппла и опухоль стромы желудочно-кишечного тракта.
В случаях диссеминированной инфекции S. stercoralis также можно идентифицировать в бронхоальвеолярном лаваже, мокроте, спинномозговой жидкости, коже, моче и асците. 19 Серологические тесты показаны при подозрении на инфекцию, а S. stercoralis не может быть продемонстрирован стандартной диагностической оценкой. Хотя использовались непрямая гемагглютинация и непрямые флуоресцентные тесты на антитела, в настоящее время рекомендуется использовать иммуноферментный анализ из-за его большей чувствительности. Несмотря на их высокую специфичность и чувствительность, иммунодиагностические тесты имеют ограничения, в том числе ложноположительные результаты из-за перекрестных реакций с другими паразитарными инфекциями, такими как филяриоз и острый шистосомоз, которые встречаются в 8–16% случаев.Иммуноферментный анализ также полезен для мониторинга ответа на терапию, поскольку титры антител значительно снижаются в течение первых 6 месяцев лечения. 2,20
Хотя визуализационные исследования неспецифичны, врач должен быть предупрежден о возможности стронгилоидоза, отметив аномалии, ограниченные двенадцатиперстной кишкой и проксимальным отделом тощей кишки (например, стеноз , , изъязвление или утолщение стенки кишечника) при компьютерной томографии и верхних отделах желудочно-кишечного тракта. серии. 21 В некоторых случаях, описанных в литературе, подтверждение диагноза стронгилоидоза было невозможно, и пациенты подвергались хирургическому вмешательству по поводу непроходимости кишечника и / или паралитической непроходимости кишечника с плачевными результатами. 22
серии. 21 В некоторых случаях, описанных в литературе, подтверждение диагноза стронгилоидоза было невозможно, и пациенты подвергались хирургическому вмешательству по поводу непроходимости кишечника и / или паралитической непроходимости кишечника с плачевными результатами. 22
Во всех случаях должно быть обеспечено лечение, даже при отсутствии симптомов, чтобы предотвратить распространение паразита. Препаратом выбора для лечения стронгилоидоза является ивермектин (Stromectol, Merck), вводимый в дозе 200 мкг / кг массы тела ежедневно в течение не менее 2 дней.В случае диссеминированного заболевания может потребоваться продлить или повторить терапию через 14 дней после первоначального лечения. Ивермектин избирательно связывается с глутаматными хлорид-ионными каналами в нервных и мышечных клетках беспозвоночных, вызывая гибель клеток. Хотя сообщалось о нескольких побочных эффектах, ивермектин следует избегать во время беременности. 1,2,23 Альтернативные методы лечения включают альбендазол (Albenza, GlaxoSmithKline) и тиабендазол.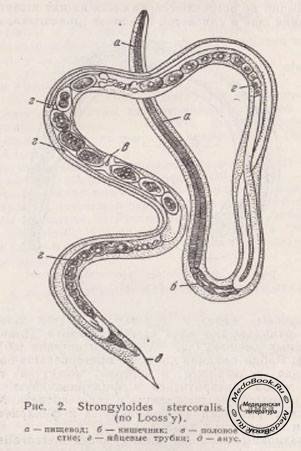 В случае диссеминированного стронгилоидоза может применяться комбинированная терапия альбендазолом и ивермектином.Пациентам с тяжелой непроходимостью кишечника или двенадцатиперстной кишки рекомендуется ректальное введение ивермектина или тиабендазола. 24,25 Парентеральные препараты этих глистогонных средств не доступны для использования у людей, хотя подкожный ветеринарный ивермектин был успешно использован для лечения стронгилоидоза не реагирует на стандартную пероральную терапию или когда энтеральное введение невозможно (например, тяжелая кишечная непроходимость) или кишечная непроходимость). 26-28
В случае диссеминированного стронгилоидоза может применяться комбинированная терапия альбендазолом и ивермектином.Пациентам с тяжелой непроходимостью кишечника или двенадцатиперстной кишки рекомендуется ректальное введение ивермектина или тиабендазола. 24,25 Парентеральные препараты этих глистогонных средств не доступны для использования у людей, хотя подкожный ветеринарный ивермектин был успешно использован для лечения стронгилоидоза не реагирует на стандартную пероральную терапию или когда энтеральное введение невозможно (например, тяжелая кишечная непроходимость) или кишечная непроходимость). 26-28
Таким образом, SIADH является редким осложнением S.stercoralis инфекция. Большой спектр клинических проявлений и отсутствие классического клинического синдрома крайне затрудняют окончательную диагностику стронгилоидоза. Поэтому для точной и ранней диагностики этого необычного осложнения гиперинфекции S. stercoralis требуется высокий индекс подозрительности, особенно у пациентов из районов, где этот паразит является эндемичным.
Список литературы
1. Эгарра-Ньюнхэм М. Проявления, диагностика и лечение инфекции Strongyloides stercoralis . Энн Фармакотер . 2007; 41: 1992-2001.
2. тронгилоидоз. DPDx: Лабораторная идентификация паразитов, вызывающих озабоченность в области общественного здравоохранения. Доступно по адресу: http://www.dpd.cdc.gov/dpdx/HTML/Strongyloidiasis.htm.
3. Исен А., ван Лисхаут Л., Марти Х. и др. Стронгилоидоз: самая запущенная из забытых тропических болезней? Trans R Soc Trop Med Hyg. 2009; 103: 967-972.
4. ента РМ. Глобальная распространенность стронгилоидоза: критический обзор с эпидемиологическим анализом профилактики диссеминированного заболевания. Rev. Infect Dis. 1989; 11: 755-767.
5. iddiqui AA, Berk SL. Диагностика инфекции Strongyloides stercoralis . Clin Infect Dis. 2001; 33: 1040-1047.
6. Ахмуд А.А. Стронгилоидоз. Clin Infect Dis.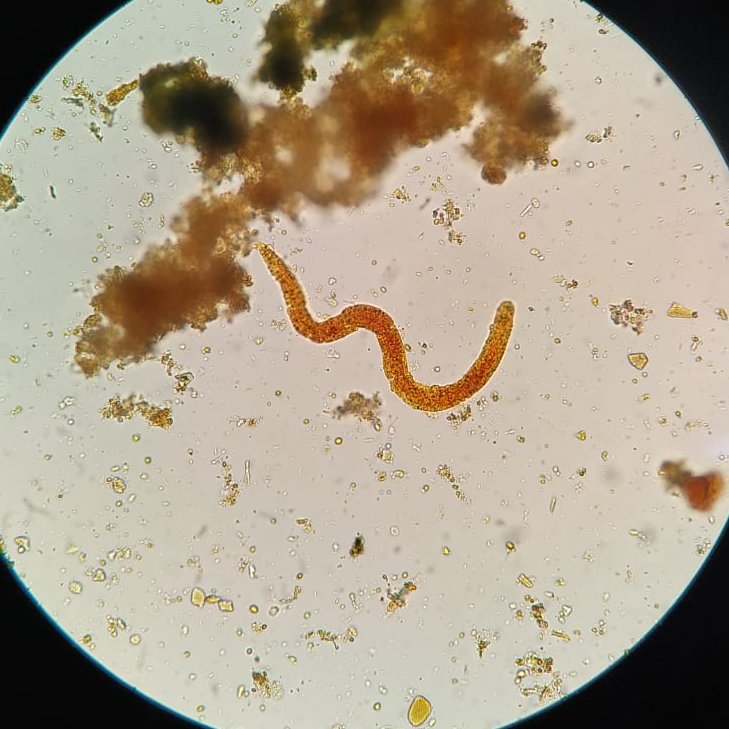 1996; 23: 949-952.
1996; 23: 949-952.
7. Онча Р., Харрингтон В., Роджерс А.И. Кишечный стронгилоидоз: распознавание, лечение и факторы, определяющие исход. Дж Клин Гастроэнтерол. 2005; 39:
203-211.
8.oshida H, Endo H, Tanaka S, Ishikawa A, Kondo H, Nakamura T. Рецидивирующая паралитическая кишечная непроходимость, связанная со стронгилоидозом у пациента с системной красной волчанкой. Mod Rheumatol. 2006; 16: 44-47.
9. Алимберти Р., Понтон А., Запутович Ф.А. и др. Диссеминированный стронгилоидоз у пациентов с ослабленным иммунитетом — сообщение о трех случаях. Int J Dermatol. 2009; 48: 975-978.
10. Ханна С., Седлак Р.Э., Манган Т.Ф. Необычный случай SIADH. Гастроэнтерол Гепатол (N Y) .2011; 7: 191-193.
11. Эдди Т.С., Майерс Дж.В. Синдром неадекватной секреции антидиуретического гормона и непальпируемой пурпуры у женщины с гиперинфекцией Strongyloides stercoralis . Am J Med Sci .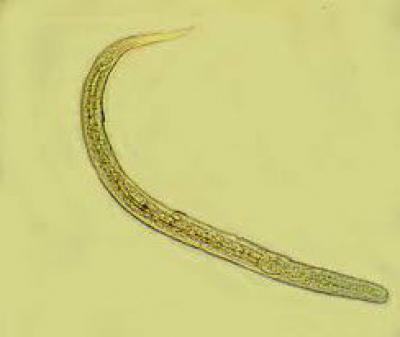 2003; 325: 288-291.
2003; 325: 288-291.
12. EET RC, Gong LL, Tambyath PA. Strongyloides stercoralis гиперинфекция и синдром несоответствующей секреции антидиуретического гормона. Гастроэнтерология . 2005; 128: 8, 252.
13. Аяши Э., Охта Н., Ямамото Х. Синдром неадекватной секреции антидиуретического гормона, связанный со стронгилоидозом. Юго-Восточная Азия J Trop Med Public Health. 2007; 38: 239-246.
14. andebosch S, Mana F, Goossens A, Urbain D. Strongyloides stercoralis Инфекция, связанная с повторяющимся бактериальным менингитом и SIADH: клинический случай. Acta Гастроэнтерол Belg . 2008; 71: 413-417.
15.Эймс CA, Абади Ш. Исследования на людях Strongyloides II. Сравнение эффективности диагностики при исследовании кала и дуоденальной жидкости. Am J Clin Pathol. 1954; 24: 1154-1158.
16. Им С., Кац К., Крайден С., Фукса М., Кистоун Дж. С., Каин К. С.. Осложненная и смертельная инфекция Strongyloides у канадцев: факторы риска, диагностика и лечение.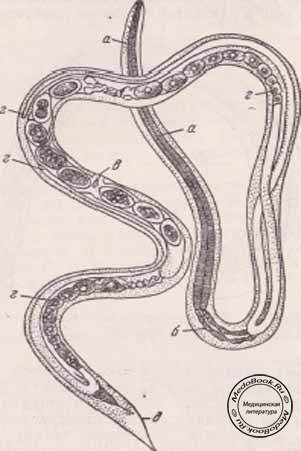 CMAJ . 2004; 171: 479-484.
CMAJ . 2004; 171: 479-484.
17. Ишимото К., Хокама А., Хирата Т. и др. Эндоскопическое и гистопатологическое исследование двенадцатиперстной кишки Strongyloides stercoralis с гиперинфекцией. World J Gastroenterol. 2008; 14: 1768-1773.
18. hompson BF, Fry LC, Wells CD, et al. Спектр стронгилоидоза ЖКТ: эндоскопически-патологическое исследование. Гастроинтест Endosc . 2004; 59: 906-910.
19. amdial PK, Hlatshwayo NH, Singh B. Strongyloides stercoralis мезентериальная лимфаденопатия: ключ к этиопатогенезу кишечной псевдообструкции у ВИЧ-инфицированных пациентов. Ann Diagn Pathol. 2006; 10: 209-214.
20. Индо Дж. Ф., Конвей Д. Д., Аткинс Н. С., Бьянко А. Э., Робинсон Р. Д., Банди Д. А.. Проспективная оценка методов иммуноферментного анализа и иммуноблоттинга для диагностики эндемической инфекции Strongyloides stercoralis . Am J Trop Med Hyg. 1994; 51: 175-179.
21. ouisy CL, Barton CJ. Радиологический диагноз: энтерит Strongyloides stercoralis . Радиология . 1971; 98: 535-541.
ouisy CL, Barton CJ. Радиологический диагноз: энтерит Strongyloides stercoralis . Радиология . 1971; 98: 535-541.
22. ruz RJ Jr, Винченци Р., Кетцер Б.М.Обструкция двенадцатиперстной кишки — необычное проявление энтерита Strongyloides stercoralis : описание случая. Мир J Emerg Surg . 2010; 5: 23.
23. atry A, Hilmarsdottir I, Mayorga-Sagastume R, et al. Лечение инфекции Strongyloides stercoralis ивермектином по сравнению с альбендазолом: результаты открытого исследования 60 случаев. Trans R Soc Trop Med Hyg. 1994; 88: 344-345.
24. arr PE, Miele PS, Peregoy KS, Smith MA, Neva FA, Lucey DR.История болезни: ректальное введение ивермектина пациенту с синдромом гиперинфекции Strongyloides . Ам Дж. Троп Мед Хиг . 2003; 68: 453-455.
25. Окен DJ, Леони PA, Preheim LC. Лечение синдрома гиперинфекции Strongyloides stercoralis тиабендазолом, вводимым перктуально. Clin Infect Dis.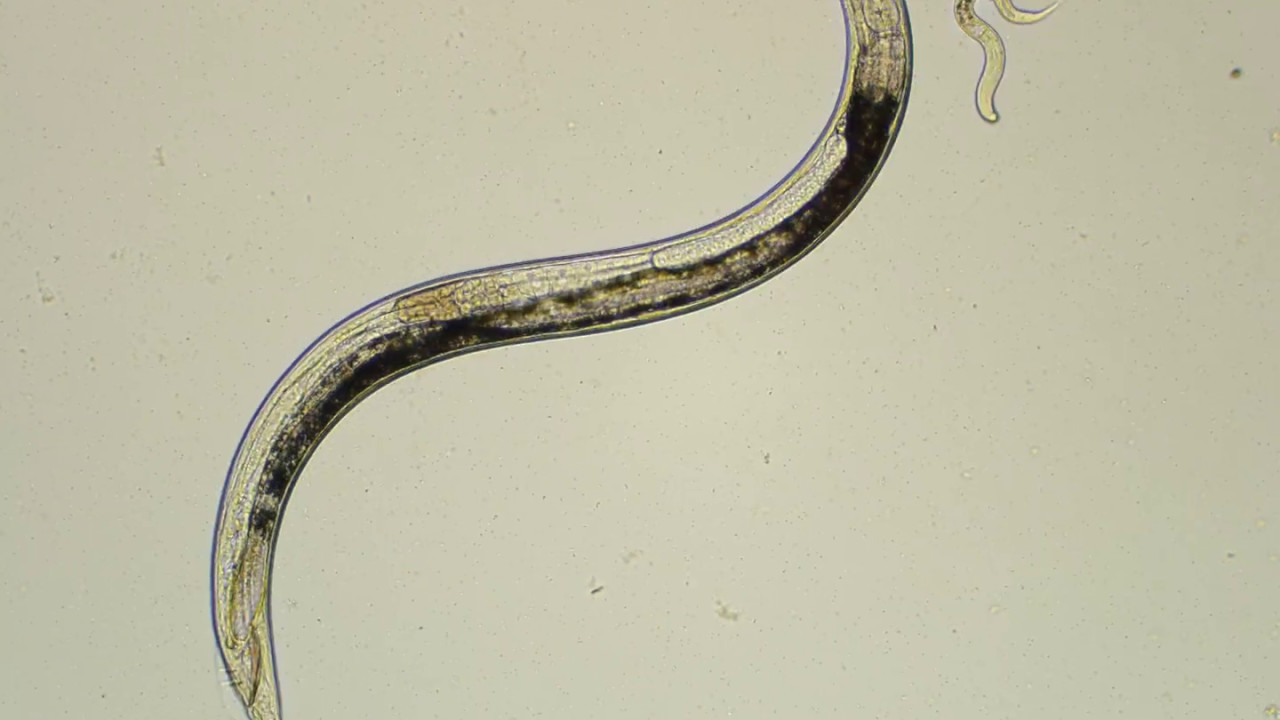

 ред. Покровский В.И., Поздеев О.К.). – ГЭОТАР, Медицина, Москва, 1999, 1184 с.
ред. Покровский В.И., Поздеев О.К.). – ГЭОТАР, Медицина, Москва, 1999, 1184 с. 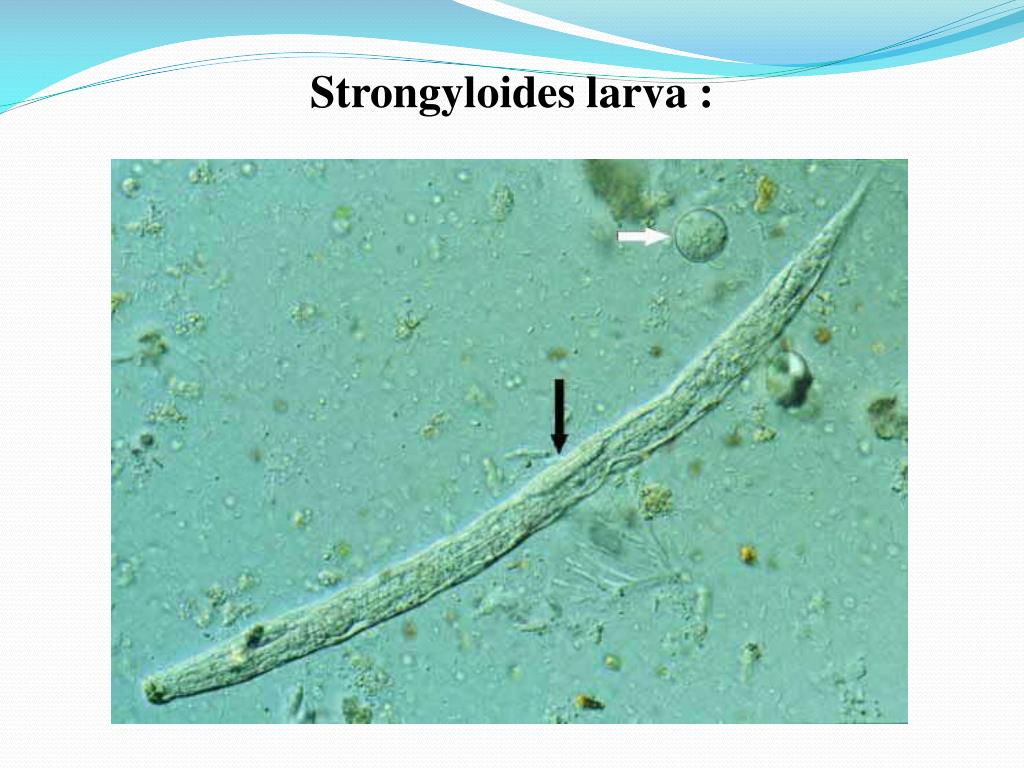 Пройдя через кожу, финны попадают в кровеносные сосуды, затем по пути следования проходят через правое предсердие, желудочек, попадают в легкие и в глотку. Затем человек их вновь проглатывает, и они попадают в тонкий кишечник, где перерождаются во взрослые особи. В слизистую оболочку способны проникать только самки, оплодотворение начинается в легких, а заканчивается в кишечнике.
Пройдя через кожу, финны попадают в кровеносные сосуды, затем по пути следования проходят через правое предсердие, желудочек, попадают в легкие и в глотку. Затем человек их вновь проглатывает, и они попадают в тонкий кишечник, где перерождаются во взрослые особи. В слизистую оболочку способны проникать только самки, оплодотворение начинается в легких, а заканчивается в кишечнике.
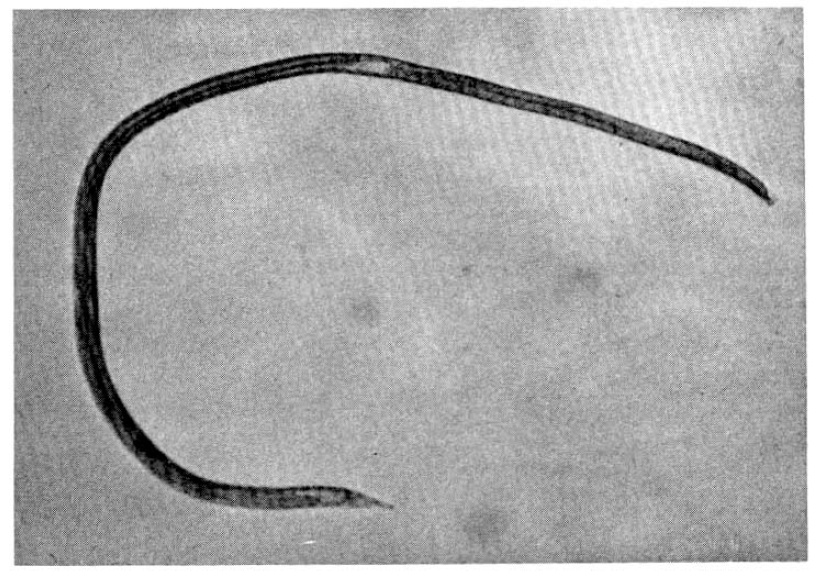
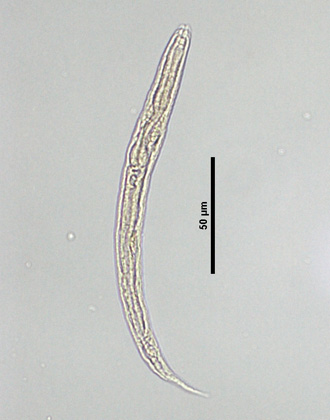
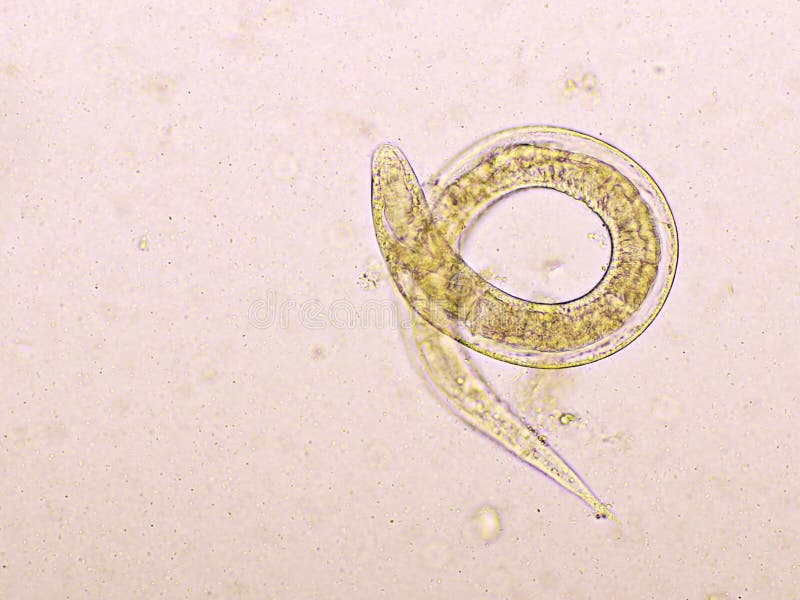
 Анализ крови на антиген может помочь вашему врачу найти антигены к S.Ашхабад . Его проводят, когда врач подозревает, что у вас инфекция, но не может найти паразита в дуоденальной аспирации или в нескольких образцах стула. Однако результаты теста не могут использоваться, чтобы отличить прошлую и текущую инфекцию S. stercoralis от .
Анализ крови на антиген может помочь вашему врачу найти антигены к S.Ашхабад . Его проводят, когда врач подозревает, что у вас инфекция, но не может найти паразита в дуоденальной аспирации или в нескольких образцах стула. Однако результаты теста не могут использоваться, чтобы отличить прошлую и текущую инфекцию S. stercoralis от .
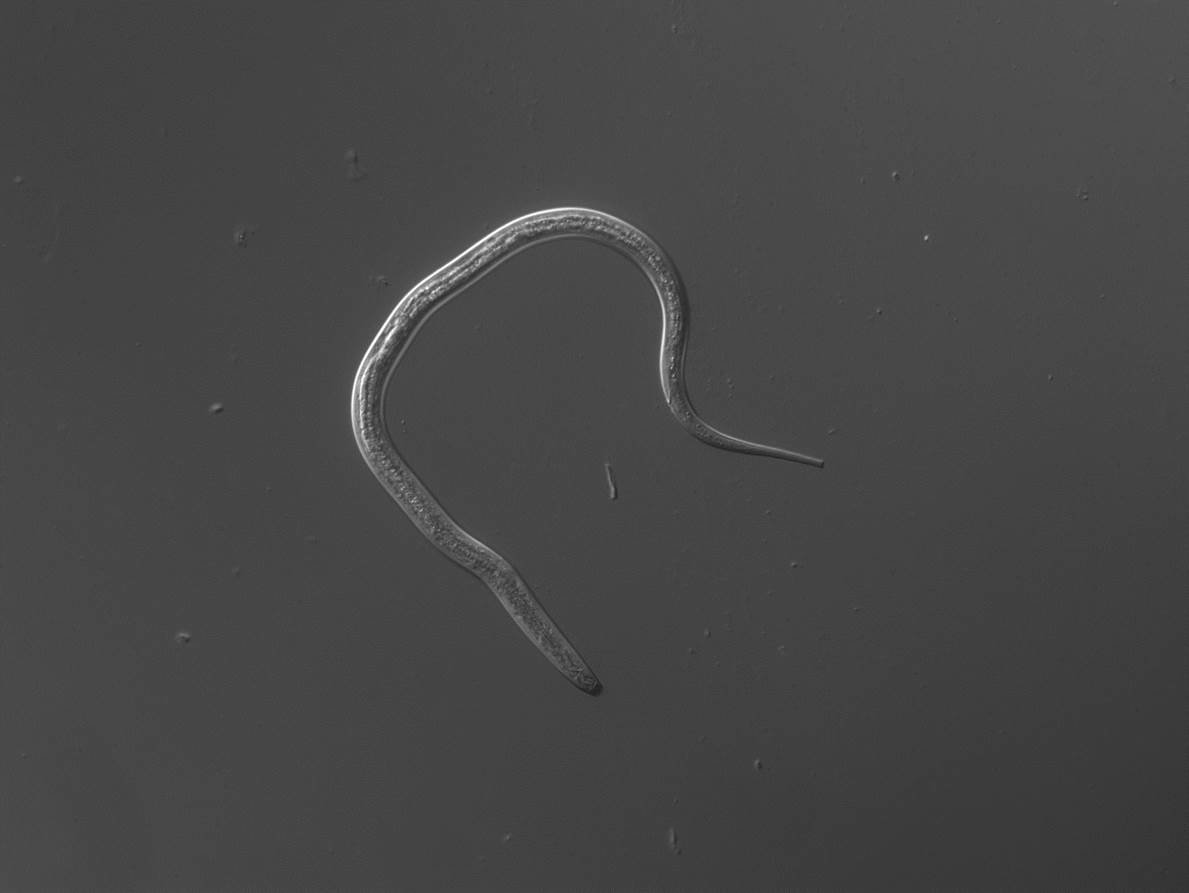
 Терапия ивермектином также доказала свою эффективность при лечении синдрома гиперинфекции.
Терапия ивермектином также доказала свою эффективность при лечении синдрома гиперинфекции.

 Симптомы могут быть вызваны прямым заражением червями (из-за миграции филяриформных личинок и инвазии органов) или вторичной грамотрицательной бактериальной инфекции. Рентген грудной клетки может выявить легочные инфильтраты.Гиперинфекция связана с 60% летальностью даже после лечения.
Симптомы могут быть вызваны прямым заражением червями (из-за миграции филяриформных личинок и инвазии органов) или вторичной грамотрицательной бактериальной инфекции. Рентген грудной клетки может выявить легочные инфильтраты.Гиперинфекция связана с 60% летальностью даже после лечения.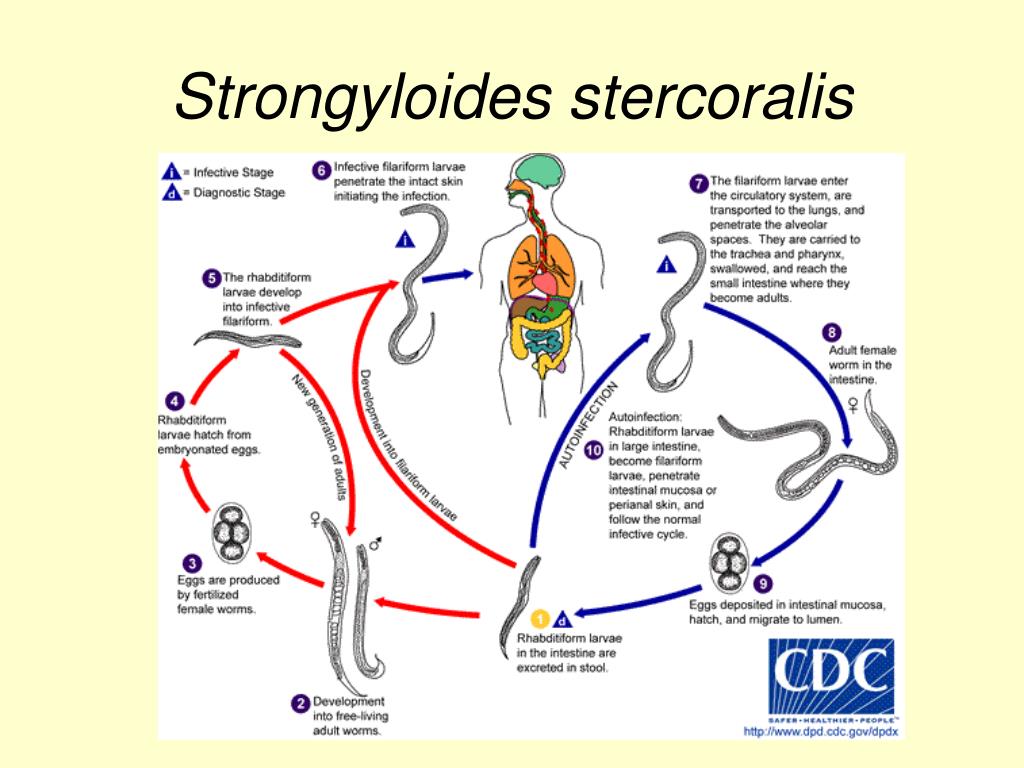 Серология очень чувствительна и специфична (по оценкам, 95% и 99%).
Серология очень чувствительна и специфична (по оценкам, 95% и 99%).

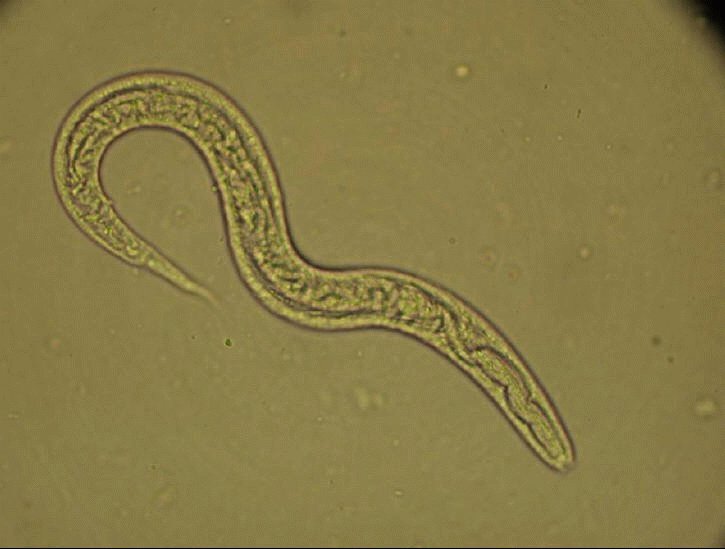
 В некоторых случаях проводится дуодемальная аспирация, при которой небольшое количество ткани тонкой кишки удаляется и проверяется на наличие личинок.
В некоторых случаях проводится дуодемальная аспирация, при которой небольшое количество ткани тонкой кишки удаляется и проверяется на наличие личинок.