ПАРВОВИРУСНАЯ ИНФЕКЦИЯ. ИНФЕКЦИОННАЯ ЭРИТЕМА — МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ ТАТАРСТАН ГАУЗ «РЕСПУБЛИКАНСКАЯ КЛИНИЧЕСКАЯ ИНФЕКЦИОННАЯ БОЛЬНИЦА ИМ.ПРОФ.А.Ф.АГАФОНОВА»
B08.3 Эритема инфекционная [пятая болезнь]
B34 Вирусная инфекция неуточненной локализации:
B34.3 Парвовирусная инфекция неуточненная
Парвовирусная инфекция (ПвИ) – инфекционное заболевание, вызываемое парвовирусом В19 и проявляющееся полиморфной клинической картиной. Манифестация заболевания зависит от возраста пациента, иммунного и гематологического статуса. Одно из проявлений – инфекционная эритема является классической экзантемой ребенка («пятая болезнь», «пятая экзантема», эритема Тшамера). Заражение ПвИ беременной женщины может привести к развитию симптомокомплекса внутриутробной инфекции плода.
- Этиология
Возбудитель –парвовирусВ19, вирус семейства парвовирусов.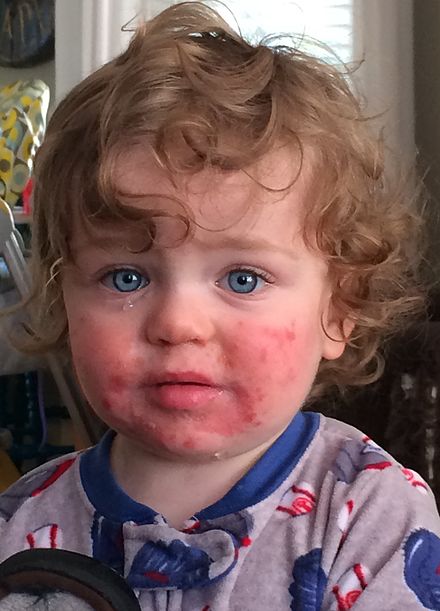 Мелкий вирус диаметром 20-25 нм без внешней оболочки. Икосаэдрический капсид из двух структурных белков окружает одну плюс- или минус-цепь ДНК. Парвовирус В19 высокоустойчив: он сохраняет жизнеспособность при 16-часовом нагревании при 60°С. В культурах клеток, обычно применяющихся в лабораторной практике, он не размножается и инфекции у лабораторных животных не вызывает. Культивировать его удается в клетках-предшественниках эритроцитов, полученных из костного мозга человека, крови, пуповины или печени плода.
Мелкий вирус диаметром 20-25 нм без внешней оболочки. Икосаэдрический капсид из двух структурных белков окружает одну плюс- или минус-цепь ДНК. Парвовирус В19 высокоустойчив: он сохраняет жизнеспособность при 16-часовом нагревании при 60°С. В культурах клеток, обычно применяющихся в лабораторной практике, он не размножается и инфекции у лабораторных животных не вызывает. Культивировать его удается в клетках-предшественниках эритроцитов, полученных из костного мозга человека, крови, пуповины или печени плода.
- Эпидемиология
- Источник инфекции – больной человек (чаще больной ребенок дошкольного возраста).
- Механизм заражения – воздушно-капельный, контактный, трансплацентарный, парентеральный
- Патогенез
В развитии болезни выделяют две фазы. Первая совпадает с виремией, развивающейся примерно через 6 суток после попадания вируса восприимчивым (серонегативным) лицам. Виремия продолжается около 1 нед; в первые 2-3 сут. наблюдаются общие симптомы (головная боль, недомогание, миалгия, озноб, лихорадка, зуд), в крови — ретикулоцитопения. В этот период вирус выделяется с секретами дыхательных путей. Через несколько дней происходит снижение уровня гемоглобина, сохраняющееся в течение 7-10 сут. Исследование костного мозга в этот период выявляет значительное обеднение эритроидного ростка. Возможны: умеренная лимфопения, нейтропения и тромбоцитопения. Вторая фаза заболевания наступает через 17-18 сут. после заражения. К этому времени появляются специфические IgM-антитела и виремия прекращается. На несколько дней позже IgM появляются IgG-антитела, которые сохраняются неопределенно долго (постинфекционный иммунитет). В этой фазе количество ретикулоцитов в крови нормализуется, в последующем может появиться пятнисто-папулезная сыпь, на 1-2 суток позже — артралгия или артрит.
Виремия продолжается около 1 нед; в первые 2-3 сут. наблюдаются общие симптомы (головная боль, недомогание, миалгия, озноб, лихорадка, зуд), в крови — ретикулоцитопения. В этот период вирус выделяется с секретами дыхательных путей. Через несколько дней происходит снижение уровня гемоглобина, сохраняющееся в течение 7-10 сут. Исследование костного мозга в этот период выявляет значительное обеднение эритроидного ростка. Возможны: умеренная лимфопения, нейтропения и тромбоцитопения. Вторая фаза заболевания наступает через 17-18 сут. после заражения. К этому времени появляются специфические IgM-антитела и виремия прекращается. На несколько дней позже IgM появляются IgG-антитела, которые сохраняются неопределенно долго (постинфекционный иммунитет). В этой фазе количество ретикулоцитов в крови нормализуется, в последующем может появиться пятнисто-папулезная сыпь, на 1-2 суток позже — артралгия или артрит.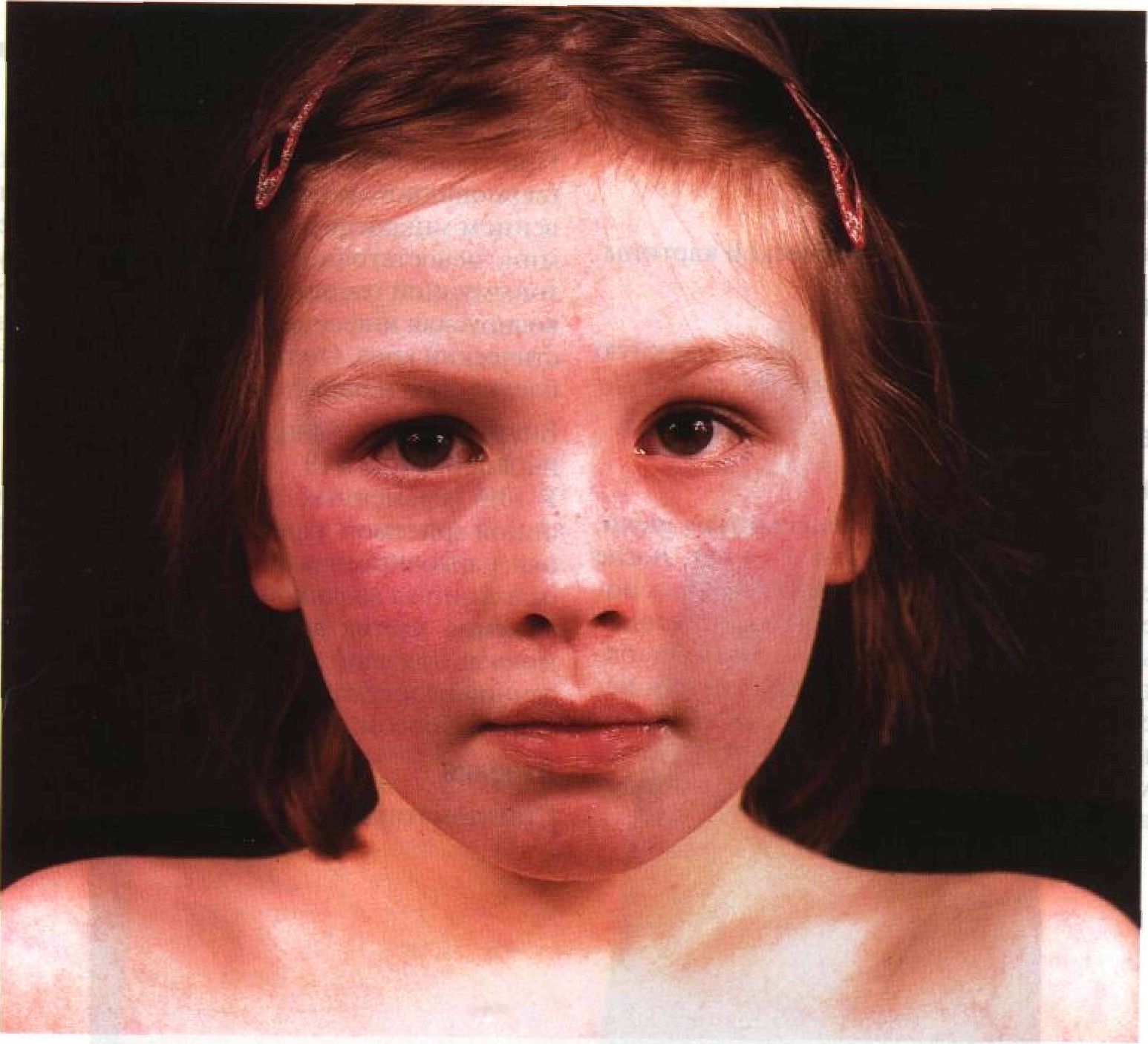
Таким образом, пациент с инфекционной эритемой и артритом фактически не заразен. Развитие симптоматики связано с иммунокомплексными реакциями. Заразность сохраняется среди иммунодефицитных больных и пациентов с хроническими формами анемии и гипопластическими кризами.
- Критерии диагностики
4.1 Анамнестические:
- контакт с больным за 4-14 дней до настоящего заболевания;
- указание на «неблагополучный парентеральный» анамнез – переливание препаратов крови, различные манипуляции, приведшие к нарушению целостности кожных покровов и слизистых (в т.ч. инъекции).
- при учете эпидемиологических данных следует учитывать, что развертывание клинического симптомокомплекса болезни (экзантема, артриты) патогенетически связано с участием иммунных реакций на инфекцию (иммунокомплексное поражение). В этот период больные серопозитивны и не представляют эпидемиологической опасности для окружающих (не заразны).

4.2 Клинические:
- Развитие клинического симптомокомплекса инфекционной эритемы, артрита.
- Гематологические изменения в виде кризов гипопластической анемии различной выраженности
- «Отечный синдром плода», водянка; анемия новорожденного.
Инфекционная эритема.
- Самое часто диагностируемое проявление парвовирусной инфекции.
- Заболевание встречается преимущественно у детей.
- Появлению экзантемы предшествует продромальный период (до 7 дней), проявляющийся гриппоподобной симптоматикой.
Патогномоничен «симптом пощечины» — яркая пятнистая сыпь на щеках, через день или чуть позже на конечности быстро распространяется пятнисто-папулезная сыпь, приобретающая «сетчатый, кружевной» вид (на туловище, ладонях, подошвах, у взрослых на щеках сыпь бывает реже).
- Вариантами могут быть везикулезная, геморрагическая сыпь, иногда кожный зуд.

- Сыпь «цветет» около недели, на протяжении последующих недель могут появляться преходящие высыпания при волнении, физической нагрузке, пребывании на солнце, купании, изменении окружающей температуры.
- Для экзантемы характерен т.н. «синдром папуло-пурпурных перчаток и носков» (в английской аббревиатуре PPGSS). Внешне это проявляется сливной эритемой кистей и стоп, отеком конечностей, артралгией, ограничением движений в суставах рук и ног. Эритема может «переходить» в последующем в пятнисто-папулезную сыпь. В последующем возможно появление шелушения в местах скопление сыпи.
Артралгия и артрит.
- Симметрично поражаются периферические суставы (коленные, суставы кисти и запястья)
- Продолжительность заболевания – 3 недели, иногда несколько месяцев, в редких случаях – несколько лет
- Исход болезни – восстановление движения, без деструктивных изменений в тканях суставов.

Преходящие апластические кризы.
- За несколько дней до криза появляются общие симптомы (головная боль, недомогание, миалгия, озноб, лихорадка, зуд)
- Критическое падение уровня гемоглобина вплоть до угрожающих жизни величин;
- Выраженная ретикулоцитопения до 7-10 суток болезни;
- Отсутствие клеток эритроидного ростка при достаточном количестве клеток гранулоцитарно-моноцитарного ростка в костном мозге
- Внезапно развивающиеся, динамично протекающие апластические кризы у больных хроническими гемолитическими анемиями, в т.ч. серповидноклеточной анемии, ферментопатиях, т.д.
Хроническая анемия.
- Характерна для пациентов с иммунодефицитом, в т.ч. ВИЧ-инфекцией (при повреждении Т-клеточного звена)
- Развитие анемии связывают с разрушением клеток-предшественников эритропоэза в костном мозге
- Анемия может быть единственным проявлением иммунодефицита, характеризуется волнообразным течением.

- Улучшения удается добиться при введении эритропоэтина и гемотрансфузиях.
Неиммунная водянка плода.
Возможный вариант внутриутробной парвовирусной инфекции. В большинстве случаев инфекция матери не влияет на исход беременности. Реже у ребенка развивается тяжелая апластическая анемия. С учетом особенностей образования эритроцитов плода (печеночный гемапоэз) системное поражение приводит к грубым органным поражениям и водянке. Наличие IgMк антигенам парвовируса требует последующего проведения УЗИ. В тяжелых случаях заболевание манифестирует тяжелой анемией (при рождении), сердечной недостаточностью из-за поражения сердца и признаками экстрамедуллярного гемопоэза. При осмотре – бледность и мацерация кожи, отек подкожной клетчатки, высыпания на коже по типу «черничного кекса»(blueberrymuffin) (соответственно очагам экстрамедуллярного кроветворения). В серозных полостях накапливается жидкость. Описанный симптомокомплекс, как правило, имеет неблагоприятный исход, отсутствие в клинике анемии улучшает прогноз.
Описанный симптомокомплекс, как правило, имеет неблагоприятный исход, отсутствие в клинике анемии улучшает прогноз.
4.3 Лабораторные критерии диагностики:
- Обнаружение специфических IgM и IgG с помощью готовых наборов для ИФА
- Обнаружение вируса или его ДНК в сыворотке или в тканях методом ПЦР при апластических кризах. Однако при артрите и инфекционной эритеме результат обычно отрицательный.
- Обнаружение гигантских эритробластов и гипоплазии эритроидного ростка в костном мозге.
- Показания к госпитализации
Больных с апластическим кризом и хронической анемией госпитализируют в отдельные палаты и соблюдают контактную и респираторную изоляцию.
- Лечение
Специфической терапии нет. При тяжелом и затяжном артрите используются нестероидные противовоспалительные средства. При анемии у больных с иммунодефицитом – внутривенное введение иммуноглобулинов, содержащих антитела к парвовирусу.
При анемии у больных с иммунодефицитом – внутривенное введение иммуноглобулинов, содержащих антитела к парвовирусу.
- Противоэпидемические мероприятия
При контакте с больным парвовирусной инфекцией беременным, лицам с иммунодефицитом, больным с хронической гемолитической анемией вводят в/внормальный иммуноглобулин. Специфическая профилактика не разработана. Больные с апластическим кризом и хронической инфекцией, вызванной парвовирусом В19, в отличие от больных инфекционной эритемой и артритом представляют собой источник больничной инфекции. Их госпитализируют в отдельные палаты и соблюдают контактную и респираторную изоляцию.
Пример формулировки диагноза:
Парвовирусная инфекция (инфекционная эритема) средней тяжести
РЕЗЮМЕ
- Парвовирусная инфекция (ПвИ) – инфекционное заболевание, вызываемое парвовирусом В19 и проявляющееся полиморфной клинической картиной.
 Одно из проявлений – инфекционная эритема является классической экзантемой ребенка («пятая болезнь»). Заражение ПвИ беременной женщины может привести к развитию симптомокомплекса внутриутробной инфекции плода.
Одно из проявлений – инфекционная эритема является классической экзантемой ребенка («пятая болезнь»). Заражение ПвИ беременной женщины может привести к развитию симптомокомплекса внутриутробной инфекции плода. - Возбудитель – В19, вирус семейства парвовирусов, без внешней оболочки, а потому высокоустойчив. В культурах клеток не размножается и инфекции у лабораторных животных не вызывает. Культивировать его удается только в клетках-предшественниках эритроцитов.
- Источник инфекции – больной человек. Механизм заражения – воздушно-капельный, контактный, трансплацентарный, парентеральный
- Инфекционная эритема. Самое частое проявление парвовирусной инфекции. Появлению экзантемы предшествует продромальный период (до 7 дней), проявляющийся гриппоподобной симптоматикой. Патогномоничен «симптом пощечины» — яркая пятнистая сыпь на щеках, через день или чуть позже на конечности быстро распространяется пятнисто-папулезная сыпь, приобретающая «сетчатый, кружевной» вид (на туловище, ладонях, подошвах, у взрослых на щеках сыпь бывает реже).
 Сыпь «цветет» около недели, на протяжении последующих недель могут появляться преходящие высыпания при волнении, физической нагрузке, пребывании на солнце, купании, изменении окружающей температуры.
Сыпь «цветет» около недели, на протяжении последующих недель могут появляться преходящие высыпания при волнении, физической нагрузке, пребывании на солнце, купании, изменении окружающей температуры. - Для экзантемы характерен т.н. «синдром папуло-пурпурных перчаток и носков» (в английской аббревиатуре PPGSS). Внешне это проявляется сливной эритемой кистей и стоп, отеком конечностей, артралгией, ограничением движений в суставах рук и ног. Эритема может «переходить» в последующем в пятнисто-папулезную сыпь. В последующем возможно появление шелушения в местах скопление сыпи.
- Возможно развитие артритов. К числу типичных проявлений парвовирусной инфекции относят также преходящие апластические кризы, сопровождающиеся критическим падением уровня гемоглобина, ретикулоцитопенией. Характерной находкой при изучении костного мозга считается отсутствие клеток эритроидного ростка при достаточном числе клеток гранулоцитарно-моноцитарного ростка.
- Для пациентов с иммунодефицитом характерна хроническая анемия.
 При этом анемия может быть единственным проявлением иммунодефицита. Улучшения удается добиться при введении эритропоэтина и гемотрансфузиях.
При этом анемия может быть единственным проявлением иммунодефицита. Улучшения удается добиться при введении эритропоэтина и гемотрансфузиях. - Возможным проявлением внутриутробной ПвИ является неиммунная водянка плода. В тяжелых случаях заболевание манифестирует тяжелой анемией (при рождении), сердечной недостаточностью из-за поражения сердца и признаками экстрамедуллярного гемопоэза. Описанный симптомокомплекс, как правило, имеет неблагоприятный исход, отсутствие в клинике анемии улучшает прогноз.
- Лабораторная диагностика строится на обнаружении специфических IgM и IgG с помощью готовых наборов для ИФА (при всех формах ПвИ). Обнаружение вируса или его ДНК в сыворотке или в тканях методом ПЦР при апластических кризах.
- Специфической терапии ПвИ нет. При тяжелом и затяжном артрите используются нестероидные противовоспалительные средства. При анемии у больных с иммунодефицитом – внутривенное введение иммуноглобулинов, содержащих антитела к парвовирусу.

При контакте с больным парвовирусной инфекцией беременным, лицам с иммунодефицитом, больным с хронической гемолитической анемией с целью профилактики вводят в/в нормальный иммуноглобулин. Больные с апластическим кризом и хронической инфекцией, вызванной парвовирусом В19, в отличие от больных инфекционной эритемой и артритом представляют собой источник больничной инфекции. Их госпитализируют в отдельные палаты и соблюдают контактную и респираторную изоляцию.
Оставить комментарий →
Коронавирус: почему у некоторых симптомы длятся неделями?
- Доминик Хьюз
- Корреспондент по вопросам здравоохранения
Подпись к фото,
Дэвид несколько недель общался с маленькой дочкой через окно в гостиной
Мир Дэвида Харриса уменьшился до размеров гостиной.
Семь недель назад у него появились симптомы Covid-19. Он говорит, что это было похоже на сильный грипп.
Тогда 42-летний британский архитектор-фрилансер впервые самоизолировался в своем доме в Бристоле с женой и маленькой дочкой.
Через две недели ему стало лучше, но еще через две, к удивлению Харриса, симптомы вернулись.
«Это была какая-то мини-сага с возвращением симптомов, я вообще этого не ожидал», — говорит он.
«Вторая волна была намного сильнее — те же симптомы гриппа, но с одышкой, из-за которой я был уверен, что у меня коронавирус. Потом две недели я, как мне казалось, шел на поправку», — рассказывает он.
«А потом, на седьмую неделю, симптомы снова вернулись. У меня началась третья волна. К счастью, они были не такими сильными, но все равно значительными», — говорит Дэвид Харрис.
Решив, что лучше не рисковать, Дэвид продолжил самоизоляцию. Он не покидал гостиную своего дома, переодевался только когда выходил принять душ, ел и спал в одиночестве.
Жена Дэвида подносила 10-месячную дочь Милли к окну гостиной и показывала ее мужу, чтобы они могли «пообщаться» через стекло.
Болезнь измотала Дэвида. Он не понимал, что с ним будет дальше.
«Самое сложное — решить, когда обращаться за помощью. Тратить время Национальной службы здравоохранения напрасно я не хотел, потому что очевидно, что есть люди, которым тяжелее, чем мне», — рассказывает он.
«Но мне и не хотелось оказаться в ситуации, когда в самый опасный момент не решаешься обратиться за помощью, а потом из-за того, что ты вовремя этого не сделал, происходит что-то плохое», — говорит он.
«Когда симптомы в первый раз вернулись, когда мне в первый раз стало хуже, было довольно страшно. Я не понимал, значит ли это, что все кончено. Довольно страшно, когда тебе становится хуже, а ты думал, что идешь на поправку».
«Кричала в агонии»
49-летняя Фелисити, жительница Лондона, впервые ощутила симптомы Covid-19 шесть недель назад. Но, как и у Дэвида, болезнь у нее протекала сложно.
«Труднее всего было преодолеть первые десять дней тяжелой болезни, думать, что выздоравливаешь, а потом столкнуться с еще более сильными симптомами», — говорит она.
Подпись к фото,
У Фелисити симптомы не прекращались шесть недель
«На пятую неделю болезни мой партнер вынужден был вызвать «скорую» — у меня так болел живот, что я просто кричала в агонии», — рассказывает она.
«Очень сложно было понять — это последствия вируса? Это ответ иммунной системы? Воспаление? До заражения у меня не было проблем с желудком, но пятая неделя была просто ужасной», — говорит она.
Фелисити долго не могла избавиться от симптомов, и недели болезни утомили ее.
«Я провела огромное количество времени в постели, восстанавливая силы. Весь этот опыт — болезнь и попытки выздороветь, — с психологической точки зрения был ошеломляющим», — говорит она.
Ни Фелисити, ни Дэвид, не проверялись на Covid-19, но врачи сказали им, что, по всей вероятности, это коронавирус. Пару также заверили, что сейчас они уже не могут никого заразить.
Большинство выздоравливает быстро
Проблема в том, что нам многое неизвестно о коронавирусе. Ученые не понимают, например, почему у части заболевших симптомы длятся всего несколько дней, а у других, физически крепких людей, не прекращаются неделями.
Ученые не понимают, например, почему у части заболевших симптомы длятся всего несколько дней, а у других, физически крепких людей, не прекращаются неделями.
Филип Готард, консультант Лондонской клиники тропических болезней, подчеркивает, что подавляющее большинство заразившихся сравнительно быстро и полностью выздоравливают.
«У кого-то долго не проходит кашель. Некоторые пациенты испытывают сильную усталость, изможденность. Этот упадок сил может длиться от трех до шести недель», — говорит он.
«Это большой стресс, особенно для молодых и здоровых людей, которые к такому не привыкли. Для них медленное и неравномерное восстановление от болезни — это шок», — отмечает медик.
«Но такой эффект бывает и при других заболеваниях, когда пациенты восстанавливаются после острой формы заражения. Их состояние то ухудшается, то улучшается, у них бывают хорошие и плохие дни», — говорит он.
Профессор-эпидемиолог из Королевского колледжа Лондона Тим Спектор говорит, что данные, собранные с помощью специального приложения Covid Symptom Study, свидетельствуют, что заразившиеся коронавирусом начинают восстанавливаться в среднем через 12 дней.
«Но мы также наблюдаем большое число людей, у которых симптомы сохраняются гораздо дольше, в некоторых случаях больше 30 дней», — говорит он.
«Мы изучаем новые данные с помощью искусственного интеллекта. Скоро мы научимся определять, какое сочетание симптомов и факторов риска приводит к такой продолжительности симптомов», — говорит он.
Сегодня и Дэвид, и Фелисити идут на поправку. Как они надеются, окончательно.
Но Covid-19 — это вирус, появившийся всего несколько месяцев назад. Он продолжает преподносить нам исключительно неприятные сюрпризы.
10 ведущих причин смерти в мире
В 2019 г. на 10 основных причин смерти пришлось 55% от зарегистрированных в мире 55,4 млн случаев смерти.
Основные причины смерти в мире связаны с тремя большими группами заболеваний: сердечно-сосудистые (ишемическая болезнь сердца, инсульт), респираторные (хроническая обструктивная болезнь легких, инфекции нижних дыхательных путей) и неонатальные патологические
состояния (асфиксия новорожденных и родовая травма, сепсис и другие инфекционные заболевания новорожденных, а также осложнения преждевременных родов) (в порядке убывания общего количества смертей).
Причины смерти могут быть отнесены к трем категориями: передаваемые (инфекционные и паразитарные заболевания, а также патологические состояния при беременности, родах и кормлении), неинфекционные заболевания (хронические) и травматизм.
Основные причины смерти в мире
На глобальном уровне в 2019 г. к неинфекционным заболеваниям относились семь из десяти основных причин смерти. Эти семь причин обусловили 44% от общего количества смертей и 80% от количества смертей, вызванных десятью основными причинами смертности.
При этом на все неинфекционные заболевания вместе взятые пришлось 74% от смертей, зарегистрированных в мире в 2019 г.
Наиболее распространенной причиной смерти является ишемическая болезнь сердца, на которую приходится 16% от общего числа смертей в мире. Наибольший рост смертности в период с 2000 г. пришелся именно на это заболевание: к 2019 г. смертность от него возросла более чем на 2 млн случаев и достигла 8,9 млн случаев. Инсульт и хроническая обструктивная болезнь легких являются второй и третьей ведущими причинами смертности, на них приходится приблизительно 11% и 6% от общего числа смертей соответственно.
Инфекции нижних дыхательных путей остаются четвертой ведущей причиной смертности в мире, при этом первой среди инфекционных болезней. Тем не менее, смертность от таких инфекций существенно снизилась: в 2019 г. она составила 2,6 млн случаев, что на 460 тыс. меньше, чем в 2000 г.
Неонатальные патологические состояния занимают пятое место. При этом мировая смертность от этих состояний за последние два десятилетия показала одно из наиболее выраженных снижений в абсолютном выражении: в 2019 г. от них умерло 2 млн новорожденных и детей раннего возраста, что на 1,2 млн меньше, чем в 2000 г.
Смертность от неинфекционных заболеваний растет. Рак трахеи, бронхов и легких показал рост смертности с 1,2 млн до 1,8 млн случаев и занял шестое место среди основных причин смерти.
Болезнь Альцгеймера и другие виды деменции в 2019 г. стали седьмой по распространенности причиной смерти. Особенно подвержены этим заболеваниям женщины. На них приходится 65% случаев смерти от болезни Альцгеймера и других видов деменции в мире.
Смертность от кишечных инфекций в мире существенно снизилась: с 2,6 млн случаев в 2000 г. до 1,5 млн случаев в 2019 г.
В число десяти основных причин смерти вошел диабет, продемонстрировав с 2000 г. значительный рост смертности – на 70%. Среди мужчин рост был еще большим – на 80%, что стало наибольшим ростом смертности для мужчин с 2000 г. среди десяти основных причин смертности.
Прочие заболевания, входившие в десять основных причин смертности в 2000 г., выбыли из этого списка. Одним из них стал ВИЧ/СПИД. За последние 20 лет смертность от этого заболевания упала на 51%, в результате чего с восьмого места, которое оно занимало в 2000 г., в 2019 г. оно переместилось на девятнадцатое.
С тринадцатого на десятое место поднялись заболевания почек. Смертность от этих заболеваний выросла с 813 тыс. случаев в 2000 г. до 1,3 млн в 2019 г.
Основные причины смерти в группах стран с разными уровнями дохода
По классификации Всемирного банка страны в соответствии с их валовым национальным доходом делятся на четыре группы: с низким, ниже среднего, выше среднего и высоким уровнем дохода.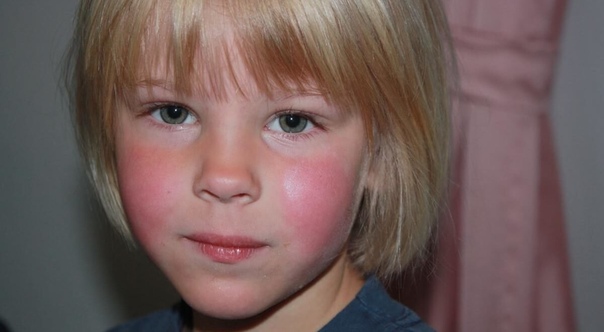
У жителей стран с низким уровнем дохода среди причин смертности инфекционные заболевания существенно преобладают над неинфекционными. Несмотря на общемировое сокращение смертности от инфекционных заболеваний, в странах с низким уровнем дохода на них приходится шесть из 10 смертей.
Малярия, туберкулез и ВИЧ/СПИД остаются в этих странах в десятке основных причин смертности. Вместе с тем смертность от этих трех заболеваний демонстрирует значительное снижение. Наибольшее снижение смертности среди десяти основных причин в этих странах показал ВИЧ/СПИД: с 395 000 случаев в 2000 г. до 161 000 в 2019 г., то есть на 59%.
Более значимой причиной смертности в странах с низким уровнем дохода являются кишечные инфекции — они входят в пятерку основных причин. Однако эти инфекции демонстрируют в указанных странах второе по величине снижение смертности среди десяти основных причин — на 231 000 случаев.
Смертность от хронической обструктивной болезни легких в странах с низким уровнем дохода в сравнении со странами из других групп незначительна. В странах с низким уровнем дохода эта болезнь не входит в десять основных причин смертности, тогда как во всех прочих группах стран она входит в первую пятерку.
В странах с низким уровнем дохода эта болезнь не входит в десять основных причин смертности, тогда как во всех прочих группах стран она входит в первую пятерку.
Страны с доходом ниже среднего показывают наиболее разнородный набор десяти основных причин смертности: пять неинфекционных заболеваний, четыре инфекционных и травматизм. В этой группе стран растет значимость диабета: он переместился с 15 места на девятое, количество смертей от этого заболевания с 2000 г. выросло почти в два раза.
В этой группе стран среди десяти основных причин смертности серьезную проблему по-прежнему представляют кишечные инфекции. Вместе с тем для данной категории болезней характерно самое значительное снижение абсолютного числа смертей, которое с 2000 по 2019 г. уменьшилось с 1,9 млн до 1,1 млн случаев. Наибольший прирост абсолютного числа смертей связан с ишемической болезнью сердца: с 2000 г. оно увеличилось более чем на миллион, достигнув 3,1 млн случаев. Среди десяти основных причин смертности, вошедших в предыдущий список 2000 г. , в наибольшей степени снизился уровень смертности от ВИЧ/СПИДа, который переместился с 8-го на 15-е место.
, в наибольшей степени снизился уровень смертности от ВИЧ/СПИДа, который переместился с 8-го на 15-е место.
В странах с уровнем дохода выше среднего произошло заметное увеличение смертности от рака легких, которая возросла на 411 000 случаев; это более чем вдвое превышает прирост смертности во всех трех других группах стран вместе взятых. Кроме того, в странах с уровнем дохода выше среднего по сравнению с другими группами стран наблюдается высокий уровень смертности от рака желудка; это единственная группа стран, в которой это заболевание по-прежнему фигурирует среди десяти главных причин смертности.
Одно из наиболее заметных сокращений абсолютного числа случаев смерти наблюдается в связи с хронической обструктивной болезнью легких: смертность снизилась почти на 264 000 случаев и составила 1,3 млн случаев. При этом смертность от ишемической болезни сердца увеличилась более чем на 1,2 млн случаев, что составляет самый большой прирост абсолютного числа случаев смерти по этой причине среди всех групп стран.
В число десяти основных причин смерти в странах с уровнем дохода выше среднего входит лишь одно инфекционное заболевание (инфекции нижних дыхательных путей). Примечательно, что с 2000 г. смертность от самоубийств в этой категории стран снизилась на 31%, до 234 000 случаев в 2019 г.
В странах с высоким уровнем дохода растет смертность от всех 10 основных заболеваний, за исключением двух. Ишемическая болезнь сердца и инсульт являются единственными причинами смертности среди десяти основных, в отношении которых общее число случаев смерти за 2000–2019 гг. снизилось соответственно на 16% (или 327 000 случаев) и на 21% (или 205 000 случаев). Единственной группой стран, в которой наблюдается сокращение числа случаев смерти от этих двух болезней, является группа стран с высоким уровнем дохода. Тем не менее, ишемическая болезнь сердца и инсульт остаются в числе первых трех главных причин смерти в странах этой группы: в 2019 г. они стали причиной смерти в общей сложности более 2,5 млн человек. Кроме того, растет смертность от гипертензивной болезни сердца. Следуя глобальной тенденции, в списке основных причин смертности эта болезнь поднялась с 18-й до 9-й строчки.
Кроме того, растет смертность от гипертензивной болезни сердца. Следуя глобальной тенденции, в списке основных причин смертности эта болезнь поднялась с 18-й до 9-й строчки.
Выросла смертность от болезни Альцгеймера и других форм деменции, которые обошли инсульт и стали второй ведущей причиной смерти в странах с высоким уровнем дохода, унеся в 2019 г. жизни 814 000 человек. И, как и в странах с уровнем дохода выше среднего, в первую десятку причин смерти вошла лишь одна категория инфекционных заболеваний — инфекции нижних дыхательных путей.
Зачем нужно знать причины смертности?
Знать, почему люди умирают, нужно для того, чтобы улучшить жизнь населения. Определение того, сколько людей умирает каждый год, помогает оценить эффективность наших систем здравоохранения и направлять ресурсы туда, где они нужны больше всего. Например, данные о смертности могут способствовать сосредоточению усилий и ресурсов в таких секторах, как транспорт, агропродовольственный сектор, окружающая среда и здравоохранение.
В условиях инфекции COVID-19 отчетливо проявилась настоятельная необходимость осуществления странами инвестиций в укрепление систем регистрации актов гражданского состояния и естественного движения населения, с тем чтобы обеспечить ежедневный учет случаев смерти, а также принятие мер непосредственно по профилактике и лечению. В этих условиях также проявилась разобщенность систем сбора данных, присущая большинству стран с низким уровнем дохода, где директивные органы до сих пор не располагают точной информацией о том, сколько людей умирает и по каким причинам.
Для устранения этого критического пробела ВОЗ в сотрудничестве с глобальными партнерами приступила к реализации проекта «Выявление потерь от COVID-19: пакет технических мер по оперативному учету смертности и реагированию на эпидемии». С помощью предусмотренных в рамках проекта инструментов и рекомендаций по оперативному учету смертности страны получают возможность собирать данные об общем числе летальных случаев по дням, неделям, полу, возрасту и местоположению, что позволит руководителям здравоохранения более своевременно инициировать мероприятия по улучшению охраны здоровья.
Кроме того, Всемирная организация здравоохранения разрабатывает стандарты и передовые практические методы сбора, обработки и обобщения данных на основе консолидированной и усовершенствованной Международной классификации болезней (МКБ-11) — цифровой платформы, облегчающей представление оперативных и точных данных о причинах смерти, которая дает странам возможность регулярно формировать и использовать медико-санитарную информацию, соответствующую международным стандартам.
Регулярный сбор и анализ высококачественных данных о случаях и причинах смертности, а также данных об инвалидности, распределенных по возрасту, полу и географическому положению, принципиально важен для улучшения здоровья и сокращения смертности и инвалидности во всем мире.
Примечание редактора
Публикуемые ВОЗ глобальные оценки состояния здоровья, из которых извлечена информация для этого информационного бюллетеня, представляют собой всеобъемлющие и сопоставимые данные о состоянии здоровья, в том числе данные об ожидаемой продолжительности жизни, ожидаемой продолжительности здоровой жизни, смертности и заболеваемости, а также бремени болезней на глобальном, региональном и страновом уровнях, представленные в разбивке по возрасту, полу и причинам смерти.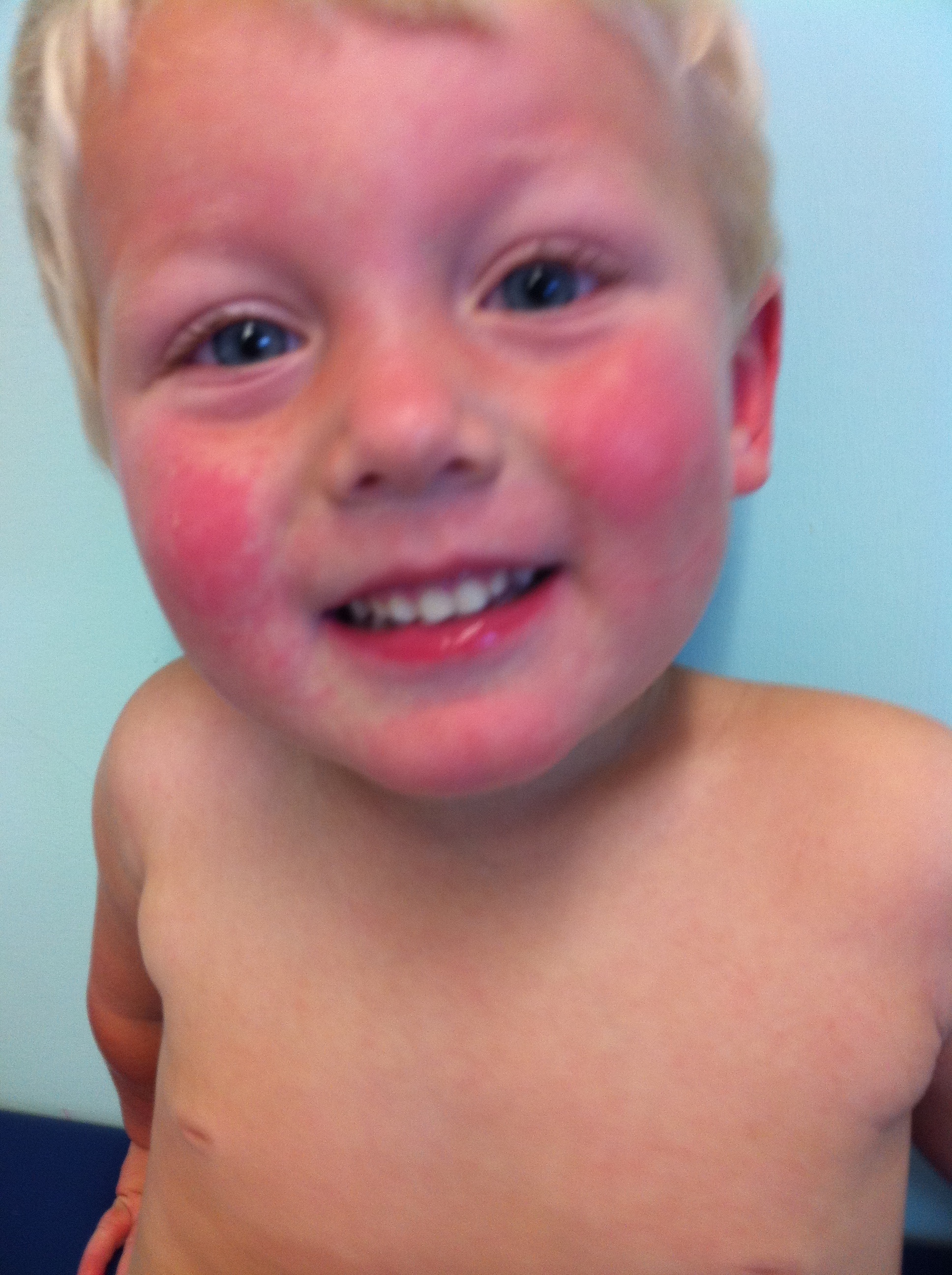 Оценки, опубликованные в докладе 2020 г. о тенденциях в отношении более чем 160 заболеваний и травм по годам за период с 2000 по 2019 г.
Оценки, опубликованные в докладе 2020 г. о тенденциях в отношении более чем 160 заболеваний и травм по годам за период с 2000 по 2019 г.
Связана ли с коронавирусом новая загадочная болезнь у детей? | События в мире — оценки и прогнозы из Германии и Европы | DW
Итальянские врачи исследовали случаи возникновения нового воспалительного синдрома у детей и предположили его взаимосвязь с вирусом SARS-CoV-2. Ученые установили, что с февраля по апрель в педиатрическом отделении больницы в Бергамо — регионе Италии, сильнее других пострадавшем от пандемии коронавируса, — у десяти детей был диагностирован острый воспалительный синдром, схожий с редко встречающейся болезнью Кавасаки. Результаты исследования были опубликованы 13 мая в одном из самых старых и авторитетных медицинских журналов The Lancet.
Авторы исследования констатировали, что число детей, госпитализированных с новым загадочным заболеванием, было примерно в 30 раз больше обычного — в среднем в больнице встречается не более одного случая синдрома Кавасаки в три месяца. На основании этого ученые допустили, что эпидемия атипичной пневмонии COVID-19 могла послужить триггером для высокого уровня распространения «тяжелой формы болезни Кавасаки», и предупредили о возможности подобных вспышек «в странах, охваченных пандемией SARS-CoV-2».
На основании этого ученые допустили, что эпидемия атипичной пневмонии COVID-19 могла послужить триггером для высокого уровня распространения «тяжелой формы болезни Кавасаки», и предупредили о возможности подобных вспышек «в странах, охваченных пандемией SARS-CoV-2».
Новое заболевание у детей обнаружено в Европе и США
Болезнь Кавасаки диагностируют в основном у младенцев и дошкольников до пяти лет. Новый опасный синдром встречается и у детей старшего возраста, он сопровождается высокой температурой, сыпью, отеками, воспалением, поражающим кожу, глаза, сосуды и сердце, а также инфекционно-токсическим шоком.
Случаи заболеваний с подобными симптомами были зарегистрированы у детей в Европе и США, некоторые привели к летальному исходу. 13 мая в одной из больниц Лондона от воспалительного синдрома умер 14-летний мальчик, ранее не страдавший хроническими болезнями. В настоящее время, по данным британских СМИ, в стране госпитализированы от 75 до 100 детей с похожими симптомами.
В США новое заболевание появилось спустя месяц после вспышки эпидемии коронавируса. В одном лишь Нью-Йорке зарегистрированы более 100 случаев болезни, которую американские врачи называют «педиатрический мультисистемный воспалительный синдром». От его осложнений умерли как минимум трое детей. По словам губернатора Нью-Йорка Эндрю Куомо, у малолетних пациентов нет ни кашля, ни затрудненного дыхания — типичных симптомов коронавируса. Однако у всех тесты на коронавирус или на антитела к нему дали положительный результат. Куомо сказал, что новое заболевание обнаружено еще в 14 штатах, и призвал родителей быть бдительными.
Воспалительный синдром — результат реакции иммунной системы?
Итальянские исследователи подчеркивают: воспалительный синдром, схожий с болезнью Кавасаки, встречается достаточно редко и поражает одного из 1000 детей, зараженных коронавирусом SARS-CoV-2. По их мнению, наиболее вероятно, что это заболевание становится результатом чрезмерной иммунной реакции на инфекцию.
По их мнению, наиболее вероятно, что это заболевание становится результатом чрезмерной иммунной реакции на инфекцию.
Синдром Кавасаки назван по имени японского педиатра Томисаку Кавасаки, который в 1967 году впервые описал симптомы этого заболевания. Точная его причина до сих пор не установлена, хотя некоторые ученые полагают, что синдром может быть вызван вирусной инфекцией.
Смотрите также:
Как мир борется с коронавирусом
Пандемией коронавируса охвачено более 188 стран
Общее число заразившихся коронавирусом в мире к 12 июня, по данным Университета Джонcа Хопкинса, составило около 7,5 млн человек, эпидемия охватила не менее 188 стран и территорий. Выздоровели около 3,5 млн человек, свыше 420 тысяч скончались от последствий коронавирусной инфекции.
Как мир борется с коронавирусом
По всему миру отменяют мероприятия
Из-за распространения коронавируса SARS-CoV-2 по всему миру отменяют публичные — прежде всего, спортивные — мероприятия.
 На год позже перенесены Олимпийские игры в Токио, в ФРГ отменены крупнейшая в мире туристическая ярмарка ITB в Берлине, Лейпцигская книжная ярмарка, Ремесленная ярмарка в Мюнхене, а также ежегодный пивной фестиваль Октоберфест (на фото).
На год позже перенесены Олимпийские игры в Токио, в ФРГ отменены крупнейшая в мире туристическая ярмарка ITB в Берлине, Лейпцигская книжная ярмарка, Ремесленная ярмарка в Мюнхене, а также ежегодный пивной фестиваль Октоберфест (на фото).Как мир борется с коронавирусом
Европа пытается защититься от коронавируса
Опасаясь стремительного распространения коронавируса, практически все страны Евросоюза закрыли национальные границы. Занятия в учебных заведениях поначалу были полностью отменены, позже — восстановлены в сильно ограниченном объеме. На фотографии: медицинский работник на границе Австрии с Италией измеряет температуру водителю автомобиля. Повышенная температура — повод для запрета на въезд в страну.
Как мир борется с коронавирусом
Италия, Испания, Великобритания
Первыми в Европе коронавирус наиболее сильно поразил Италию и Испанию. В Италии карантин на территории всей страны был введен уже с 9 марта.
 Улицы и площади итальянских городов опустели, а в поддержании общественного порядка была задействована армия (см. фото).К концу мая максимальное число смертей от SARS-CoV-2 в Европе зафиксировано в Великобритании.
Улицы и площади итальянских городов опустели, а в поддержании общественного порядка была задействована армия (см. фото).К концу мая максимальное число смертей от SARS-CoV-2 в Европе зафиксировано в Великобритании.Как мир борется с коронавирусом
Германия: постепенное смягчение карантинных мер
До 25 февраля в ФРГ было зарегистрировано всего 16 случаев заражения коронавирусом. Но затем число стало резко расти. К 12 июня число инфицированных превысило 186 тысяч человек. Большее всего заражений — в землях Бавария, Северный Рейн — Вестфалия и Баден-Вюртемберг. Погибли около 8,7 тысяч человек. С 27 апреля в стране начато постепенное смягчение карантинных мер.
Как мир борется с коронавирусом
Ажиотажный спрос на дезинфицирующие средства
Из-за вспышки коронавируса в Германии возник ажиотажный спрос на дезинфицирующие средства и жидкое мыло. В супермаркетах и магазинах бытовой химии поначалу пустовали полки, прежде забитые всевозможными флаконами и тюбиками с антисептиками.
 К маю снабжение было восстановлено. В некоторых магазинах только висят объявления с просьбой не покупать товары для создания запасов дома.
К маю снабжение было восстановлено. В некоторых магазинах только висят объявления с просьбой не покупать товары для создания запасов дома.Как мир борется с коронавирусом
Коронавирус добрался до России
Число инфицированных коронавирусом в России к 12 июня превысило 510 тысяч человек. Наибольшее число заболевших зарегистрировано в Москве, Подмосковье, Санкт-Петербурге и Нижегородской области. В Москве и МО с 15 апреля действует всеобщий пропускной режим. Платформу по выдаче таких цифровых пропусков планируют ввести также еще в 21 регионе России.
Как мир борется с коронавирусом
Израиль: жесткий карантин принес результаты
В Израиле к 12 июня коронавирус диагностирован более чем у 18 тысяч человек. В стране были приняты жесткие меры по борьбе с распространением коронавируса включая полный карантин и запрет на въезд в страну иностранцев. С 19 апреля началось постепенное смягчение карантинных мер, открылись отдельные непродовольственные магазины и возобновилось движение общественного транспорта.

Как мир борется с коронавирусом
Иран: реальные цифры могут быть намного хуже официальных
К 12 июня в Иране зарегистрировано более 180 тысяч заболевших и более 8,5 тысяч смертей. Не исключено однако, что в действительности цифры могут быть намного выше. Пытаясь предотвратить распространение вируса, иранские власти поручили обильно заливать улицы городов дезинфицирующими средствами (на фото).
Как мир борется с коронавирусом
Китай: эпидемия коронавируса пошла на спад
Между тем в Китае, где в конце 2019 года началась вспышка SARS-CoV-2, новых случаев заражений нет. Большинство больниц, построенных для инфицированных коронавирусом в Ухане, закрыты. На фотографии — медики одного из временных госпиталей в Ухане на церемонии его закрытия. Всего в Китае коронавирусной инфекцией заболели около 84 тысяч человек, умерли около 4600.
Как мир борется с коронавирусом
Кто наиболее подвержен коронавирусной инфекции?
Наиболее опасна коронавирусная инфекция для пожилых людей старше 80 лет и людей с хроническими сердечно-сосудистыми, респираторными заболеваниями, диабетом и гипертонией.
 Именно в этих группах максимальный риск летального исхода. Еще одна группа риска — медицинские работники. У большинства пациентов — около 80 процентов — болезнь проходит в легкой или относительно легкой форме.
Именно в этих группах максимальный риск летального исхода. Еще одна группа риска — медицинские работники. У большинства пациентов — около 80 процентов — болезнь проходит в легкой или относительно легкой форме.Как мир борется с коронавирусом
Когда появится вакцина от коронавируса?
Число лабораторий, работающих над созданием вакцины против коронавируса SARS-CoV-2 по всему миру, невозможно сосчитать. Ученые уже создали несколько вариантов вакцины и тестируют их на животных. В США и Великобритании проводятся и испытания на людях. Но при самом благоприятном течении событий вакцина может появиться на рынке не ранее середины 2021 года.
Автор: Марина Барановская, Дженнифер Пальке
Болезнь Пертеса
Остеохондропатия тазобедренного сустава (болезнь Пертеса)
Болезнь Пертеса (остеохондропатия головки бедренной кости) — отмирание головки бедренной кости неинфекционной природы. Преобладающий возраст развития болезни Пертеса — 4—14 лет. Мальчики болеют в 3—4 раза чаще, чем девочки. Ппредставляет собой самую распространенную в детском возрасте разновидность асептического некроза головки бедренной кости.
Мальчики болеют в 3—4 раза чаще, чем девочки. Ппредставляет собой самую распространенную в детском возрасте разновидность асептического некроза головки бедренной кости.
Выделяют 5 стадий болезни Пертеса:
- 1 стадия — асептический некроз
- 2 стадия — вторичный компрессионный перелом
- 3 стадия — фрагментация, рассасывание участков отмершего губчатого вещества
- 4 стадия — восстановление
- 5 стадия — стадия вторичных изменений
Причины
Обязательным условием развития болезни Пертеса является наличие у ребенка определенных предрасполагающих (врожденных) и производящих (приобретенных) факторов. Предрасполагающим фактором болезни Пертеса (или фоном для её появления) служит нарушение развития, в данном случае – недоразвитие, (миелодисплазия) поясничного отдела спинного мозга, отвечающего за иннервацию тазобедренных суставов. Недоразвитие спинного мозга носит врожденный — наследственно обусловленный характер, оно встречается у значительной части детей и различается по степени тяжести. Миелодисплазия легкой степени может оставаться незамеченной на протяжении всей жизни, в то время как более существенные нарушения развития спинного мозга проявляются в виде целого ряда ортопедических заболеваний, к которым относится и болезнь Пертеса.
Миелодисплазия легкой степени может оставаться незамеченной на протяжении всей жизни, в то время как более существенные нарушения развития спинного мозга проявляются в виде целого ряда ортопедических заболеваний, к которым относится и болезнь Пертеса.
Анатомическое строение области тазобедренных суставов у детей с миелодисплазией отличается в частности тем, что количество и калибр сосудов и нервов, осуществляющих иннервацию и кровоснабжение суставов, меньше, чем у здорового ребенка, поэтому кровоток в тканях сустава хронически понижен, и они испытывают дефицит питания. Наличие миелодисплазии также отрицательно влияет и на тонус сосудистой стенки.
Между тем, болезнь Пертеса развивается только в том случае, когда кровоснабжение головки бедра полностью прекращается, что происходит под действием производящих факторов — воспаление тазобедренного сустава или незначительная по силе травма, ведущие к компрессии (пережатию) вышеописанных малочисленных и недоразвитых сосудов извне. Воспаление тазобедренного сустава возникает под влиянием инфекции, попадающей в сустав, например, из носоглотки при простудных заболеваниях. Именно поэтому последние нередко предшествуют началу болезни Пертеса. Незначительная по силе травма может остаться незамеченной как родителями, так и детьми. В результате происходит полное блокирование кровотока (или инфаркт) головки бедра, приводящий к её частичному или полному омертвению, то есть образованию очага некроза.
Именно поэтому последние нередко предшествуют началу болезни Пертеса. Незначительная по силе травма может остаться незамеченной как родителями, так и детьми. В результате происходит полное блокирование кровотока (или инфаркт) головки бедра, приводящий к её частичному или полному омертвению, то есть образованию очага некроза.
Симптомы
Процесс чаще бывает односторонним, реже — двусторонним. Начальные стадии протекают без каких-либо проявлений. Первые признаки болезни Пертеса — незначительная болезненность в тазобедренном суставе и хромота. Иногда заболевание начинается с болей в коленном суставе. Родители могут заметить некоторые нарушения походки в виде «припадания» на одну ногу или «приволакивания» ноги. Сильные боли отмечаются гораздо реже, грубой хромоты, как правило, не бывает – поэтому обращение к врачу в первой стадии заболевания (стадия остеонекроза) является довольно большой редкостью. Первая стадия заболевания является обратимой и при благоприятном стечении обстоятельств (небольшой объем очага некроза и быстрое восстановление кровотока в эпифизе) заболевание может завершиться до начала развития деформации головки бедра, не переходя во вторую стадию.
В дальнейшем омертвевшая костная ткань верхней полусферы головки бедра теряет свою нормальную механическую прочность, вследствие чего, под влиянием обычной повседневной нагрузки – ходьба, прыжки и т.п. или даже при отсутствии таковой, постепенно развивается деформация головки бедра, которая является главной и наиболее сложной проблемой в лечении ребенка. Позднее появляются усталость при ходьбе, боли в суставах, хромота, ограничение движений в тазобедренном суставе, укорочение конечности.
На момент завершения болезни Пертеса деформация головки бедра может иметь разную степень выраженности – от незначительной и едва заметной на рентгенограмме до грубой «грибовидной» или «седловидной». Степень деформации головки бедра определяется размерами и локализацией (расположением) очага некроза в эпифизе и, в свою очередь, напрямую определяет исход заболевания – благоприятный или неблагоприятный. Неблагоприятным исходом заболевания считается появление клинических признаков деформирующего коксартроза (неуклонно прогрессирующие дегенеративные изменения сустава) в виде выраженного болевого синдрома и нарушения походки.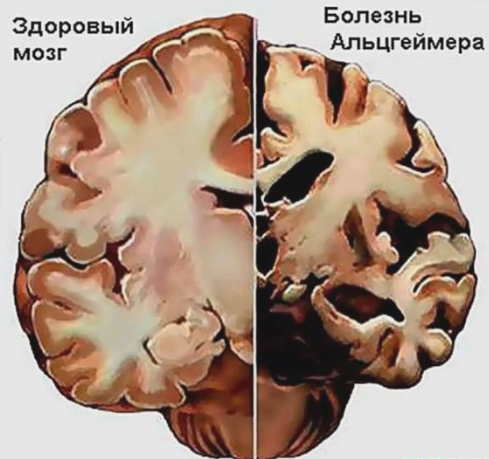
Диагностика
Необходимый минимум обследования, который позволяет с высокой точностью подтвердить наличие болезни Пертеса даже в первой стадии или исключить данное заболевание — рентгенологическое исследование.. Может быть также рекомендовано выполнение магнитно-резонансной томографии и ультразвукового исследования тазобедренных суставов, однако последние проводятся только в качестве дополнительных методов исследования, поскольку не являются определяющими в постановке диагноза болезни Пертеса.
Лечение
Основной задачей лечения детей с болезнью Пертеса является приближение анатомического строения пораженного тазобедренного сустава к нормальному, только в этом случае можно надеяться на то, что в течение последующих лет жизни у пациента не будет отмечаться выраженных нарушений походки и болевых ощущений.
В основе лечения детей с болезнью Пертеса традиционно лежат консервативные мероприятия:
- обеспечениецентрации головки бедра (то есть полного «погружения» её в вертлужную впадину) за счет использования одного из ортопедических приспособлений: функциональные шины (шина Мирзоевой или шина Виленского), гипсовые повязки (повязка-распорка Ланге или кокситная повязка), вытяжения за бедро или голень (лейкопластырное, скелетное или манжеточное)
- лечебная гимнастика, массаж, физиотерапевтические процедуры ангиопротективного действия,
- медикаментозная терапия (остеопротекторы, хондропротекторы),
- хирургическое лечение показано при 2-3 стадиях заболевания (направлено на улучшение кровоснабжения бедра и устранение биомеханических нарушений в суставе, возникших в связи сдеформацией головки бедренной кости).

Общая продолжительность лечения — 3-4 года.
Этапы переживания пациентом своей болезни
Психологические консультации для онкологов, сохраняется анонимность
Телефон: 8-800 100-0191
(звонок по России – бесплатный, консультация круглосуточно)
Столкновение с диагнозом «онкологическое заболевание» зачастую является сильнейшим стрессом для любого человека и активизирует различные психологические реакции. Процесс переживания ситуации болезни имеет несколько закономерных этапов, имеющих разную эмоциональную и когнитивную составляющую. Каждый из этих этапов диктует необходимость организации взаимодействия с пациентом соответственно этим особенностям, поэтому понимание фаз переживания болезни является важным инструментом налаживания контакта в системе «врач-пациент».
Е. Кюблер-Росс установила, что большинство больных проходит через пять основных стадий психологической реакции:
- Отрицание или шок
- Гнев
- Торг
- Депрессия
- Принятие
1. Фаза отрицания заболевания. Она очень типична: человек не верит, что у него есть потенциально смертельная болезнь. Больной начинает ходить от специалиста к специалисту, перепроверяя полученные данные, делает анализы в различных клиниках. В другом варианте он может испытывать шоковую реакцию и вообще больше не обращается в больницу. В этой ситуации нужно эмоционально поддержать человека, но не нужно менять эту установку, пока она не мешает лечению.
Фаза отрицания заболевания. Она очень типична: человек не верит, что у него есть потенциально смертельная болезнь. Больной начинает ходить от специалиста к специалисту, перепроверяя полученные данные, делает анализы в различных клиниках. В другом варианте он может испытывать шоковую реакцию и вообще больше не обращается в больницу. В этой ситуации нужно эмоционально поддержать человека, но не нужно менять эту установку, пока она не мешает лечению.
2. Фаза протеста или дисфорическая фаза. Характеризуется выраженной эмоциональной реакцией, агрессией, обращенной на врачей, общество, родственников, гневом, непониманием причин болезни: «Почему это случилось именно со мной?» «Как это могло произойти?». В этом случае необходимо дать больному выговориться, высказать все свои обиды, негодование, страхи, переживания, представить ему позитивную картину будущего.
3. Фаза торга или аутосуггестивная. Для этой стадии характерны попытки «выторговать» как можно больше времени жизни у самых разных инстанций, резкое сужение жизненного горизонта человека. В течение этой фазы человек может обращаться к богу, использовать разные способы продлить жизнь по принципу: «если я сделаю это, продлит ли мне это жизнь?». В этом случае важно предоставить человеку позитивную информацию. Так, хороший эффект в этот период дают рассказы о спонтанном выздоровлении. Надежда и вера в успех лечения являются спасательным кругом для тяжело больного человека.
В течение этой фазы человек может обращаться к богу, использовать разные способы продлить жизнь по принципу: «если я сделаю это, продлит ли мне это жизнь?». В этом случае важно предоставить человеку позитивную информацию. Так, хороший эффект в этот период дают рассказы о спонтанном выздоровлении. Надежда и вера в успех лечения являются спасательным кругом для тяжело больного человека.
4. Фаза депрессии. На этой стадии человек понимает всю тяжесть своей ситуации. У него опускаются руки, он перестает бороться, избегает своих привычных друзей, оставляет свои обычные дела, закрывается дома и оплакивает свою судьбу. В этот период у родственников возникает чувство вины. В этой ситуации нужно дать человеку уверенность, что в этой ситуации он не один, что за его жизнь продолжается борьба, его поддерживают и за него переживают. Можно вести разговоры в сфере духовности, веры, а также психологически поддерживать и родственников пациента.
5. Пятая стадия – это наиболее рациональная психологическая реакция, хотя до нее доходит далеко не каждый. Больные мобилизуют свои усилия, чтобы несмотря на заболевание, продолжать жить с пользой для близких.
Больные мобилизуют свои усилия, чтобы несмотря на заболевание, продолжать жить с пользой для близких.
Вышеперечисленные стадии не всегда идут в установленном порядке. Больной может остановиться на какой-то стадии или даже вернуться на предыдущую. Однако знание этих стадий необходимо для правильного понимания того, что происходит в душе человека, столкнувшегося с тяжелой болезнью, и выработки оптимальной стратегии взаимодействия с ним.
Использованы материалы www.psychooncology.ru
Мочекаменная болезнь – симптомы, признаки и лечение в клинике МЕДСИ в Санкт-Петербурге
Оглавление
Мочекаменная болезнь – это заболевание, проявляющееся образованием и наличием камней в почках и других отделах мочевыделительной системы (мочеточники, мочевой пузырь, реже мочеиспускательный канал). Камни могут быть единичными, иногда образуется несколько и даже множество камней – они состоят из различных по химическому составу нерастворимых солей (фосфатов, уратов, оксалатов), но в 70 % случаев имеют смешанную химическую структуру. Величина камней может быть разной: от 1 мм до более 10 см в диаметре. У одних пациентов камни долго не увеличиваются в размерах, у других – за полгода могут заполнить, например, всю почечную лоханку. Нередко камни образуются повторно, тогда возникает рецидив болезни.
Величина камней может быть разной: от 1 мм до более 10 см в диаметре. У одних пациентов камни долго не увеличиваются в размерах, у других – за полгода могут заполнить, например, всю почечную лоханку. Нередко камни образуются повторно, тогда возникает рецидив болезни.
Мочекаменная болезнь является одним из часто встречающихся урологических заболеваний, которым болеет от 1 до 3 % населения различных регионов мира. Распространенность мочекаменной болезни зависит от состава воды, климатических, экологических, этнических, диетических и других особенностей данного региона и его населения. Санкт-Петербург и Ленинградская область относятся к зонам с умеренно-высокой распространенностью мочекаменной болезни. Она встречается у детей и взрослых и часто проявляется не только в пожилом возрасте, но и в самый активный период жизни. К возникновению мочекаменной болезни, кроме врожденной предрасположенности, приводит целый комплекс различных факторов: особенности питания, состав воды, вредные условия труда, малоподвижный образ жизни, недостаток в пище витамина А и витаминов группы В, дефицит ферментов, приводящий к нарушению обмена веществ, заболевания паращитовидных желез, желудочно-кишечного тракта, применение некоторых лекарств. Также камни могут образовываться из-за нарушений оттока мочи из почек и мочевого пузыря (аномалии развития, функциональные расстройства, сужение различных отделов мочеточника, аденома простаты, стриктура уретры), инфекции мочевого тракта и наличия в нем инородных тел (как правило, шовные и другие материалы, оставшиеся после оперативных вмешательств).
Также камни могут образовываться из-за нарушений оттока мочи из почек и мочевого пузыря (аномалии развития, функциональные расстройства, сужение различных отделов мочеточника, аденома простаты, стриктура уретры), инфекции мочевого тракта и наличия в нем инородных тел (как правило, шовные и другие материалы, оставшиеся после оперативных вмешательств).
Симптомы мочекаменной болезни
Самым характерным симптомом мочекаменной болезни является почечная колика – внезапный приступ сильной боли в пояснице. Изменение положения тела никак не сказывается на интенсивности болевых ощущений. Нередко боль сопровождается тошнотой, рвотой, частыми позывами к мочеиспусканию и резями. Это острое состояние обусловлено нарушением оттока мочи по мочевыводящим путям и может возникнуть после интенсивной физической нагрузки или приема большого количества жидкости, когда камень начинает двигаться, попадает в узкие места мочевых путей (шейка почечной чашечки, лоханочно-мочеточниковый сегмент, мочеточник и его сужения в зоне подвздошных сосудов и выхода в мочевой пузырь). Когда камень находится в нижних отделах мочеточника, боль возникает не только в поясничной области, но и внизу живота, отдавая в паховую область и наружные половые органы. Если размер камня не превышает 5-6 мм (диаметр мочеточника), то он, как правило, сам отходит вместе с мочой. Если камень большой и долгое время находится в мочевых путях, не смещаясь и нарушая отток мочи, то необходимо вмешательство специалиста-уролога. В противном случае в почке могут возникнуть атрофические (гидронефроз) и воспалительные (абсцесс, карбункул) процессы, что может привести к потере ее функций, развитию угрожающего жизни септического состояния и даже необходимости удаления почки.
Когда камень находится в нижних отделах мочеточника, боль возникает не только в поясничной области, но и внизу живота, отдавая в паховую область и наружные половые органы. Если размер камня не превышает 5-6 мм (диаметр мочеточника), то он, как правило, сам отходит вместе с мочой. Если камень большой и долгое время находится в мочевых путях, не смещаясь и нарушая отток мочи, то необходимо вмешательство специалиста-уролога. В противном случае в почке могут возникнуть атрофические (гидронефроз) и воспалительные (абсцесс, карбункул) процессы, что может привести к потере ее функций, развитию угрожающего жизни септического состояния и даже необходимости удаления почки.
Диагностика
Диагноз мочекаменной болезни устанавливается на основании характерных симптомов, а также с помощью:
- Визуализационных – рентген, УЗИ, КТ, МРТ
- Инструментальных – уретроцистоскопия, уретероскопия
- Лабораторных исследований
В клинике МЕДСИ Санкт-Петербург есть все необходимое для точной диагностики: здесь обязательно проводят ультразвуковое исследование почек и мочевых путей, все виды необходимых рентгеновских исследовании и, по показаниям, компьютерную и магниторезонансную томографию. Эти методы позволяют точно установить локализацию и размер камня, состояние мочевых путей (полостная система почки, мочеточник и мочевой пузырь, мочеиспускательный канал) и оттока мочи, перспективы самостоятельного отхождения или необходимость удаления камня. Собственная лаборатория выдает необходимые результаты анализов крови и мочи, которые позволяют оценить наличие и опасность для организма инфекции мочевых путей, в течение считанных минут или часов.
Эти методы позволяют точно установить локализацию и размер камня, состояние мочевых путей (полостная система почки, мочеточник и мочевой пузырь, мочеиспускательный канал) и оттока мочи, перспективы самостоятельного отхождения или необходимость удаления камня. Собственная лаборатория выдает необходимые результаты анализов крови и мочи, которые позволяют оценить наличие и опасность для организма инфекции мочевых путей, в течение считанных минут или часов.
Лечение мочекаменной болезни в МЕДСИ Санкт-Петербург
- Консультация специалиста – 2 970p
- КТ мочевыделительной системы (почки, мочеточники, мочевой пузырь) – 3 900p
- Внутренняя оптическая уретротомия (госпитализация 1 день) – 42 554p
- Эндопротезирование уретры (госпитализация 1 день) – 42 554p
- Контактная литотрипсия (госпитализация 1 день) – 43 792p
- Чрескожная нефролитотрипсия – дробление и удаление крупных камней почек (госпитализация до 3-х дней) – 69 554p
- Перкутанная мининефролитотрипсия – малоинвазиный метод дробления камней в почках до 2 см любой плотности (госпитализация на 2 дня) – 58 214p
- Уретроскопия и эндоуретеротомия (госпитализация 1 день) – 54 387p
- Лапароскопическая пластика мочеточника (госпитализация до 3-х дней) – 89 714p
*В стоимость хирургических вмешательств включены: операция, анестезия и пребывание в стационаре.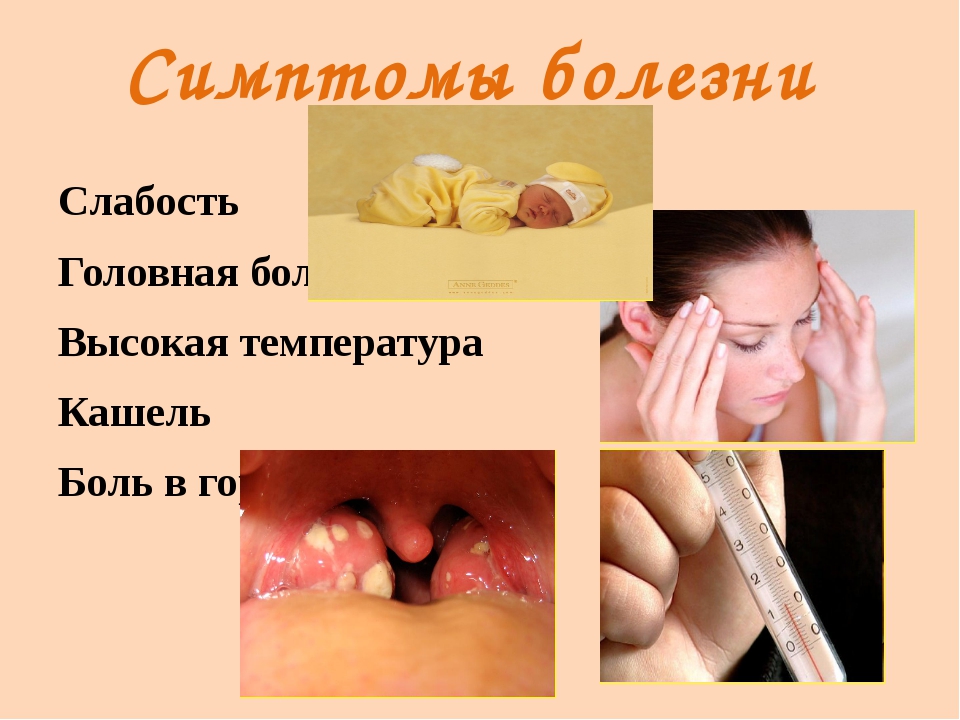
Лечение мочекаменной болезни
Лечение мочекаменной болезни в клинике МЕДСИ Санкт-Петербург преследует цель не только удаление камня из мочевой системы, но и профилактику его повторного образования. Большинство камней (до 70-80 %) имеют размеры до 0,5 – 1,0 см и отходят самостоятельно. Этому помогает проводимое под контролем врача консервативное лечение. В большинстве случаев мы рекомендуем значительное увеличение приема жидкости. Широко применяются обезболивающие средства (анальгетики), лекарства, расслабляющие гладкую мускулатуру мочеточника и мочевого пузыря (спазмолитики), антибактериальные и противовоспалительные препараты.
Если имеется угрожающая состоянию почки ситуация (нарушен отток мочи, риск гнойного воспаления) или камень длительно не отходит самостоятельно, необходимо срочное вмешательство врача-уролога. Для восстановления оттока мочи из почки она может быть дренирована мочеточниковым катетером-стентом, который остается в мочевой системе до полного удаления камня или его осколков и потом удаляется. В некоторых случаях почку приходится срочно дренировать путем прокола прямо в поясничной области под ультразвуковым контролем.
В некоторых случаях почку приходится срочно дренировать путем прокола прямо в поясничной области под ультразвуковым контролем.
Для разрушения мочевых камней размером до 1,0 см уже более 25 лет широко используется методика дистанционной ударноволновой литотрипсии (ДУВЛ), когда камни почек и мочеточников разрушаются с помощью сфокусированных ударных волн, генерируемых источником вне организма больного и направляемым на него с помощью рентгеновского или ультразвукового наведения. Несмотря на кажущуюся простоту и необременительность метода, за многие годы его использования выявлено много недостатков. Применение ДУВЛ возможно только при относительно маленьких камнях, так как отхождение большого количества отломков крупных конкрементов часто затруднено и вызывает осложнения. Ударноволновое воздействие на почку у многих пациентов со временем вызывает развитие гипертонической болезни и ухудшение функции почки. В связи с этим в последние годы наиболее предпочтительными методами удаления камней из мочевой системы становятся видеоэндоскопические вмешательства, когда непосредственно к камню через мочеточник (уретероскопия) или путем прокола в поясничной области (перкутанная нефроскопия) под наркозом и совершенно безболезненно подводится оптический инструмент (уретероскоп или нефроскоп), с помощью которого камень извлекается целиком или разрушается и его осколки также удаляются. Такими методами из мочевой системы удаляются камни практически любых размеров, включая коралловидные, без высокого риска для функции почки.
Такими методами из мочевой системы удаляются камни практически любых размеров, включая коралловидные, без высокого риска для функции почки.
Операция уретероскопии
В клинике МЕДСИ Санкт-Петербург наряду с оказанием всех видов неотложной помощи при почечной колике, активно выполняются операции уретероскопии – удаление и разрушение камней мочеточника и почек с помощью специального инструмента – уретероскопа. Накоплен большой положительный опыт. Примерно в 15% случаев, когда камни состоят только из солей мочевой кислоты (уратов), с помощью медикаментов возможно их растворение без оперативного вмешательства. Но лечение мочекаменной болезни с удалением камня не заканчивается, так как в организме остаются условия для его повторного формирования. Для того чтобы этого не случилось, необходимо следующее:
- Коррекция нарушений оттока мочи из почек и мочевого пузыря в зависимости от их причины
- Анализ минерального состава камня с целью определения оптимальной диеты, питьевого режима и медикаментов для специфической профилактики его повторного образования
- Биохимические анализы крови и мочи, гормональные исследования для изучения различных специфических нарушений обмена веществ в организме и их коррекции
После получения результатов этих исследований пациентам даются специфические рекомендации (программа метафилактики мочекаменной болезни). Врачи клиники МЕДСИ Санкт-Петербург осуществляют тщательное наблюдение за пациентом и контролируют выполнение и эффективность сделанных назначений. Таким образом, в клинике МЕДСИ Санкт-Петербург есть возможность не только избавиться от камней, но и поставить мочекаменную болезнь под полный контроль!
Врачи клиники МЕДСИ Санкт-Петербург осуществляют тщательное наблюдение за пациентом и контролируют выполнение и эффективность сделанных назначений. Таким образом, в клинике МЕДСИ Санкт-Петербург есть возможность не только избавиться от камней, но и поставить мочекаменную болезнь под полный контроль!
Вы можете записаться на прием онлайн или позвонить по телефону +7 (812) 748 38 95.
Парвовирус B19 | О пятой болезни
Пятая болезнь — это легкая сыпь, вызываемая парвовирусом B19. Это чаще встречается у детей, чем у взрослых. Человек обычно заболевает пятой болезнью в течение 14 дней после заражения парвовирусом B19. Это заболевание, также называемое инфекционной эритемой, получило свое название потому, что оно занимало пятое место в списке исторических классификаций распространенных заболеваний кожной сыпи у детей.
Признаки и симптомы
Симптомы пятой болезни обычно легкие и могут включать
- лихорадка
- насморк
- головная боль
- сыпь
На лице и теле может появиться сыпь
На лице может появиться красная сыпь, называемая сыпью «пощечина». Эта сыпь — наиболее узнаваемый признак пятой болезни. Это чаще встречается у детей, чем у взрослых.
Эта сыпь — наиболее узнаваемый признак пятой болезни. Это чаще встречается у детей, чем у взрослых.
У некоторых людей через несколько дней может появиться вторая сыпь на груди, спине, ягодицах или руках и ногах. Сыпь может вызывать зуд, особенно на подошвах ног. Он может варьироваться по интенсивности и обычно проходит через 7-10 дней, но может приходить и уходить в течение нескольких недель. Когда он начнет уходить, он может выглядеть кружевным.
У вас также могут быть болезненные или опухшие суставы.
У людей, страдающих пятой болезнью, также могут развиваться боли и отеки в суставах.Это называется синдромом полиартропатии. Это чаще встречается у взрослых, особенно у женщин. У некоторых взрослых с пятой болезнью могут быть только болезненные суставы, обычно в руках, ногах или коленях, и никаких других симптомов. Боль в суставах обычно длится от 1 до 3 недель, но может длиться месяцами или дольше. Обычно это проходит без каких-либо длительных проблем.
Начало страницы
Осложнения
Пятая болезнь обычно протекает в легкой форме у детей и взрослых, которые в остальном здоровы. Но у некоторых людей инфекция парвовирусом B19 может вызвать серьезные осложнения для здоровья, такие как хроническая анемия, требующая лечения.
Вы можете подвергаться риску серьезных осложнений от пятой болезни, если у вас ослабленная иммунная система, вызванная лейкемией, раком, трансплантацией органов или ВИЧ-инфекцией.
Трансмиссия
Парвовирус B19, вызывающий пятое заболевание, распространяется через респираторные выделения, такие как слюна, мокрота или носовая слизь, когда инфицированный человек кашляет или чихает. Вы наиболее заразны, когда кажется, что у вас «просто жар и / или простуда», но до появления сыпи или боли в суставах и отека.После появления сыпи вы вряд ли заразитесь, поэтому для вас или вашего ребенка обычно безопасно вернуться на работу или в школу.
Люди с пятым заболеванием с ослабленной иммунной системой могут быть заразными в течение более длительного времени.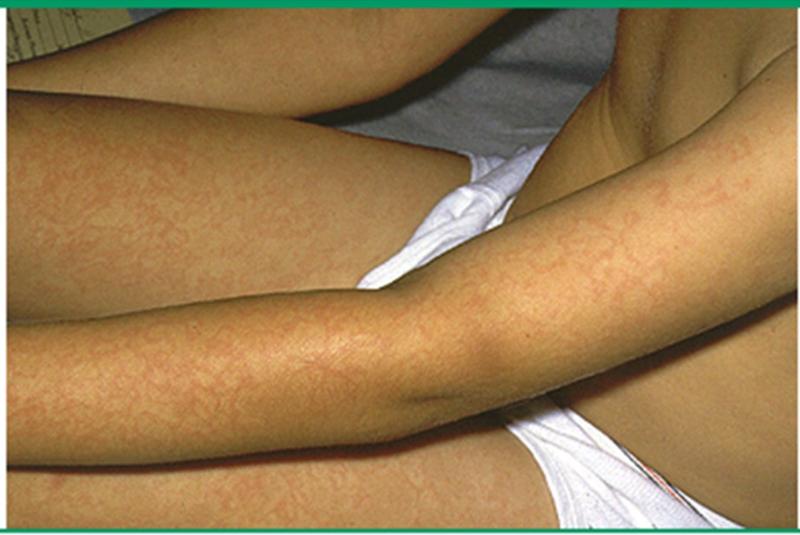
Парвовирус B19 также может передаваться через кровь или продукты крови. Беременная женщина, инфицированная парвовирусом B19, может передать вирус своему ребенку.
После выздоровления от пятой болезни у вас разовьется иммунитет, который в целом защитит вас от заражения парвовирусом B19 в будущем.
Диагностика
Медицинские работники часто могут диагностировать пятое заболевание, просто увидев сыпь «пощечину» на лице пациента. Они также могут сделать анализ крови, чтобы определить, являетесь ли вы восприимчивым или, возможно, иммунным к инфекции парвовируса B19 или были ли вы недавно инфицированы. Это не обычный тест, но его можно выполнить в особых случаях. Анализ крови может быть особенно полезен беременным женщинам, которые могли подвергнуться воздействию парвовируса B19 и у которых есть подозрение на пятое заболевание.Любая беременная женщина, которая могла заразиться парвовирусом B19, должна как можно скорее связаться со своим акушером или врачом.:max_bytes(150000):strip_icc()/fifth-disease-parvovirus-b19-4178458-5c5dba8646e0fb000127c7fb.png)
Начало страницы
Профилактика и лечение
Профилактика
Не существует вакцины или лекарства, которые могли бы предотвратить заражение парвовирусом B19. Вы можете снизить свои шансы заразиться или заразить других на
.
- частое мытье рук водой с мылом не менее 20 секунд
- прикрывать рот и нос при кашле или чихании
- не прикасаться к глазам, носу или рту
- избегание тесного контакта с больными людьми
- оставаться дома, когда вы больны
Если у вас появилась сыпь, вы, вероятно, не заразны.Таким образом, для вас обычно безопасно вернуться на работу или для вашего ребенка вернуться в школу или детский сад.
Беременные медицинские работники должны знать о потенциальных рисках для своего ребенка и обсудить это со своим врачом.
Все медицинские работники и пациенты должны строго соблюдать правила инфекционного контроля, чтобы предотвратить распространение парвовируса B19. Для получения информации о мытье рук см. CDC «Чистые руки спасают жизни!»
Для получения информации о мытье рук см. CDC «Чистые руки спасают жизни!»
Лечение
Пятая болезнь обычно протекает в легкой форме и проходит сама по себе.Дети и взрослые, которые в остальном здоровы, обычно полностью выздоравливают. Лечение обычно включает облегчение таких симптомов, как жар, зуд, боль в суставах и отек.
Людям, у которых есть осложнения от пятой болезни, следует обратиться за медицинской помощью к своему лечащему врачу.
Начало страницы
Пятая болезнь (парвовирус B19) — HealthyChildren.org
Автор: С. Элизабет Уильямс, доктор медицины, магистр здравоохранения, FAAP
Если у вашего ребенка ярко-красные щеки, но он не играл на улице на морозе, это может быть пятая болезнь.Это распространенное детское заболевание получило свое название потому, что оно было пятым заболеванием в историческом списке из шести распространенных болезней.
кожные высыпания у детей. Это вызвано вирусом под названием парвовирус B19, который также известен как
Инфекционная эритема .
Заболевание обычно несерьезное. Симптомы пятой болезни могут включать легкую сыпь,
лихорадка, насморк, мышечные боли и головная боль. Вспышки у детей школьного возраста нередки в конце зимы — начале весны.
Как узнать, болен ли мой ребенок пятой болезнью?
Пятая болезнь начинается так же, как и многие другие вирусные инфекции, поэтому бывает трудно точно определить, есть ли она у вашего ребенка.Ваш врач осмотрит сыпь и может сделать анализы крови, чтобы проверить наличие антител к вирусу.
Сыпь — лучший ключ к разгадке. Ярко-красная сыпь, которая появляется впервые, известна как сыпь «пощечину». Иногда через несколько дней появляется еще одна сыпь, которая выглядит кружевной. Вторая сыпь часто начинается на туловище и распространяется на руки, ноги и даже подошвы ног. Может быть зуд, но обычно проходит примерно через неделю. Даже после того, как ребенку станет лучше, сыпь может появиться снова через несколько недель или месяцев, когда вашему ребенку станет жарко (во время упражнений, купания и т. д.).
д.).
Как распространяется пятая болезнь?
Пятая болезнь передается от человека к человеку воздушно-капельным путем. Симптомы обычно проявляются через 4–14 дней после контакта с вирусом, а сыпь на щеке появляется примерно через 4–21 день после заражения ребенка.
Ребенок наиболее заразен до появления сыпи и не заразен после появления сыпи. Если человек заболевает пятой болезнью, он обычно не может заболеть снова.
Хорошо
гигиена рук — лучший способ предотвратить распространение пятой болезни в
школа, детский сад и дома.Напомните детям выбрасывать использованные салфетки и убедитесь, что поверхности и предметы, к которым прикасаются дети, регулярно чистятся и дезинфицируются.
Когда мой ребенок сможет вернуться в школу или детский сад?
Когда вы видите сыпь, ваш ребенок больше не заразен. Пятое заболевание часто протекает в легкой форме и проходит после отдыха и выздоровления в домашних условиях. Ваш врач может порекомендовать ацетаминофен при лихорадке, болях или болях.
Вызывает ли вирус когда-нибудь серьезные проблемы?
Да. Вирус может повлиять на то, как организм вырабатывает красные кровяные тельца — клетки, переносящие кислород по телу.Это подвергает детей с заболеванием крови или слабой иммунной системы серьезному риску заражения вирусом.
Вирус также может вызвать снижение количества эритроцитов настолько низко, что потребуется переливание крови. Дети с
рак, такой как лейкемия, ВИЧ-инфекция и некоторые виды анемии (низкое количество эритроцитов), например, от
серповидноклеточная анемия, часто приходится обращаться в больницу, если они подхватывают пятую болезнь. Если у вашего ребенка есть какое-либо из этих состояний, проконсультируйтесь с врачом при первых признаках сыпи.
Что делать, если я заболею пятой болезнью во время беременности?
Чаще всего пятая болезнь не вызывает проблем у беременных женщин и их младенцев. В редких случаях могут возникнуть серьезные проблемы, если вирус передается и мешает плоду вырабатывать красные кровяные тельца. Это может привести к тяжелой анемии, вызывающей
Это может привести к тяжелой анемии, вызывающей
hydrops fetalis , скопление жидкости, которое может привести к сердечной недостаточности или смерти.
Беременным женщинам с пятым заболеванием может потребоваться следующее:
тесты:
Ультразвук, чтобы узнать, есть ли у ребенка проблемы.
Амниоцентез, процедура забора околоплодных вод из матки.
Кордоцентез — процедура для проверки пуповинной крови и выяснения степени тяжести анемии у вашего ребенка. Обычно анемия не тяжелая.
Если у вас или вашего ребенка диагностировано пятое заболевание, вы должны сообщить беременным женщинам, которые могли заразиться этим заболеванием.
Можно ли спутать пятую болезнь с другой сыпью?
Есть много других заболеваний, связанных с кожной сыпью, но не все они выглядят одинаково.Некоторым — нравится
корь, краснуха (краснуха) и ветряная оспа (ветряная оспа) — это
легко предотвратить, если вашему ребенку сделаны прививки.
Вирусы также являются причиной распространенных кожных высыпаний у детей, таких как
болезнь рук, ног и рта,
розеола и даже
герпес.
Когда мне следует позвонить детскому врачу?
Если вы считаете, что у вашего ребенка пятая болезнь, можно
звоните своему педиатру с вопросами. Немедленно позвоните, если симптомы у вашего ребенка ухудшаются, а не улучшаются, вы заметили отек суставов, у вашего ребенка хроническая анемия или ваш ребенок выглядит очень бледным.
Дополнительная информация
О докторе Уильямсе
С. Элизабет Уильямс, доктор медицины, магистр здравоохранения, FAAP, сертифицированный педиатр, доцент кафедры общей педиатрии в Детской больнице Монро Каррелл-младший в Нэшвилле, штат Теннеси. Комитет по педиатрическим инфекционным болезням. Ее исследовательские интересы включают неуверенность в вакцинах, безопасность вакцин и медицинское образование.Доктор Уильямс женат на педиатрическом госпитале и имеет трех активных сыновей.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Пятая болезнь (инфекционная эритема, инфекции, вызванные парвовирусом B19)
Последняя редакция: октябрь 2011 г.
Что такое пятая болезнь?
Пятая болезнь — это вирусная инфекция, которая часто поражает эритроциты.Это вызвано парвовирусом человека (B19). Людей нельзя заразить парвовирусами животных.
На протяжении многих лет пятая болезнь рассматривалась как несущественная сыпная болезнь детей. Недавние исследования показали, что вирус может вызывать серьезные осложнения у некоторых людей, например, с серповидно-клеточной анемией или подобными типами хронической анемии.
Кто заболевает пятой болезнью?
Заразиться может любой человек, но это заболевание чаще встречается у детей младшего школьного возраста.
Как распространяется вирус?
Вирус распространяется при контакте с воздушно-капельным путем из носа и горла инфицированных людей.
Каковы симптомы и когда они появляются?
Через одну-две недели после заражения некоторые дети будут испытывать субфебрильную температуру и усталость. К третьей неделе на щеках обычно появляется красная сыпь, придающая лицу вид пощечины. Затем сыпь может распространиться на все тело, исчезнуть и снова появиться. Иногда сыпь имеет ажурный цвет и может вызывать зуд.У некоторых детей могут быть неопределенные признаки болезни или вообще отсутствовать симптомы.
Когда и как долго человек может распространять болезнь?
Люди с пятой болезнью кажутся заразными в течение недели до появления сыпи. К тому времени, когда сыпь станет очевидной, у человека, вероятно, уже нет заразного периода. Люди с ослабленным иммунитетом или некоторыми анемиями могут быть заразными в течение более длительного периода.
Как диагностируется пятое заболевание?
В большинстве случаев болезнь диагностируется на основании появления типичных симптомов. Недавно стал доступен специальный анализ крови для подтверждения диагноза, но у здоровых детей в этом нет необходимости.
Недавно стал доступен специальный анализ крови для подтверждения диагноза, но у здоровых детей в этом нет необходимости.
Делает ли прошлое заражение вирусом иммунитетом человека?
Считается, что ранее инфицированные люди приобретают длительный или пожизненный иммунитет. Исследования показали, что более 50 процентов взрослых имеют иммунитет к парвовирусу B19.
Что такое лечение?
В настоящее время нет специального лечения.
Какие осложнения связаны с пятой болезнью?
Хотя нет никаких доказательств того, что инфекция парвовирусом B19 является значительной причиной дефектов плода, некоторые исследования показали, что инфекция может повышать риск выкидыша или самопроизвольного аборта.У людей с хроническими нарушениями эритроцитов, такими как серповидноклеточная анемия, инфекция может привести к тяжелой анемии. Инфекция также была связана с артритом у взрослых.
Что можно сделать, чтобы предотвратить распространение пятой болезни?
Меры по эффективному контролю пятой болезни еще не разработаны. Во время вспышек в школах беременные школьные работники и люди с хроническими нарушениями эритроцитов должны проконсультироваться со своим врачом и местным или государственным департаментом здравоохранения.
Во время вспышек в школах беременные школьные работники и люди с хроническими нарушениями эритроцитов должны проконсультироваться со своим врачом и местным или государственным департаментом здравоохранения.
Что мне делать, если я заразился ребенком с пятой болезнью во время беременности?
Если вы заразились заболеванием или у вас появились симптомы пятой болезни во время беременности, вам следует проконсультироваться с врачом. Анализ крови доступен в некоторых частных лабораториях и в лаборатории Департамента здравоохранения штата Нью-Йорк, чтобы определить, есть ли у вас иммунитет или вы инфицированы парвовирусом B19.
Куда я могу обратиться за дополнительной информацией о пятом заболевании и беременности?
Помимо вашего врача, информацию можно получить в местном отделе здравоохранения или на горячей линии Департамента здравоохранения штата Нью-Йорк по телефону (800) 522-5006.
Пятая болезнь (синдром пощечины щеки)
Что такое пятая болезнь?
Пятое заболевание, или инфекционная эритема, — это заразная вирусная инфекция, распространенная среди детей школьного возраста. Чаще всего это происходит зимой и весной.
Чаще всего это происходит зимой и весной.
Пятая болезнь получила свое название много лет назад, когда она была пятой в списке из шести признанных детских сыпьобразующих болезней. К другим относятся краснуха, корь, скарлатина, ветряная оспа и детская розеола.
Симптомы пятой болезни
Наиболее узнаваемым симптомом пятой болезни является внезапная ярко-красная сыпь на щеках, которая выглядит так, будто ребенка ударили пощечиной. Вы также можете услышать, что это называется болезнью пощечины. Заболевание редко встречается у младенцев и взрослых.
Сыпь обычно появляется через неделю или 10 дней после появления симптомов, аналогичных симптомам простуды, например:
- Заложенный или насморк
- Боль в горле
- Легкая лихорадка
- Усталость
- Головные боли
- Мышечные боли
- Боль в суставах (чаще встречается у взрослых)
Причины пятого заболевания
Пятое заболевание вызывается парвовирусом B19. Этот парвовирус заражает только людей. Другие формы вируса могут заразить собак и кошек.
Этот парвовирус заражает только людей. Другие формы вируса могут заразить собак и кошек.
Передача пятого заболевания
Пятое заболевание передается через кровь и воздушно-капельным путем, попадающим в воздух, когда инфицированный человек кашляет или чихает. Взрослые, которые работают с маленькими детьми, например, воспитатели, учителя и медицинские работники, подвержены наибольшему риску.
К моменту появления сыпи дети перестают быть заразными и могут посещать школу или детский сад.Инкубационный период (время между заражением и признаками или симптомами болезни) обычно составляет 4-14 дней, но может достигать 21 дня.
Диагностика пятой болезни
Врач часто может диагностировать пятую болезнь, глядя на сыпь. Они могут сделать анализ крови, чтобы проверить наличие антител к вирусу, вызывающему заболевание. Этот тест не является рутинным. Обычно это делается только в определенных ситуациях, например, если вы беременны.
Пятый курс лечения
Целью пятого курса лечения заболевания является облегчение симптомов и улучшение комфорта для вас или вашего ребенка. Не существует специального лекарства для лечения вируса, вызывающего пятое заболевание. Ваш врач может посоветовать:
Не существует специального лекарства для лечения вируса, вызывающего пятое заболевание. Ваш врач может посоветовать:
- Ацетаминофен, чтобы снизить температуру и облегчить боли в мышцах.
- Антигистаминные препараты для лечения зуда, который может сопровождать сыпь.
Осложнения пятой болезни
Пятая болезнь обычно протекает в легкой форме для здоровых детей и взрослых и не представляет большого риска для здоровья.
Но у некоторых людей он может вызывать хроническую анемию. Возможно, вам понадобится переливание крови, что потребует пребывания в больнице.Если вы заразитесь инфекцией в первой половине беременности, у вас будет 10% риск выкидыша и небольшой риск тяжелой анемии для вашего ребенка.
У вас больше шансов получить серьезные осложнения от пятой болезни, если у вас ослабленная иммунная система. Состояния, которые могут ослабить вашу иммунную систему, включают лейкоз и другие виды рака, ВИЧ-инфекцию и трансплантацию органов.
Пятая болезнь Парвовирусная инфекция | HealthLinkBC File 54
Что такое пятая болезнь?
Пятая болезнь — это инфекция, вызываемая вирусом парвовируса B19.Это инфекция дыхательных путей и легких. Часто проявляется в виде ярко-красной сыпи на лице, особенно у детей. Иногда это называют болезнью «пощечины». Чаще всего встречается в конце зимы — начале весны.
Каковы симптомы пятой болезни?
Многие симптомы, включая жар, сыпь, кашель или насморк, также возникают при других заболеваниях. Около четверти всех людей, заболевших пятой болезнью, не имеют симптомов.
Наиболее частые признаки пятой болезни, которые отличаются от других болезней:
- Примерно через 2–3 недели после контакта с вирусом на лице может появиться красная сыпь.Эта сыпь выглядит так, будто по щекам ударили, а область вокруг рта выглядит бледной. Эти признаки обычно наблюдаются только у детей.
- Красная пятнистая сыпь, напоминающая кружево, может появиться на руках и распространиться на грудь, спину и бедра.
 Сыпь может исчезнуть, а затем вернуться или усилиться, когда человек подвергается воздействию тепла, например, в теплой ванне или под прямыми солнечными лучами. Сыпь может длиться несколько недель. У некоторых людей сыпь может вообще не появляться, а у взрослых она может выглядеть иначе.
Сыпь может исчезнуть, а затем вернуться или усилиться, когда человек подвергается воздействию тепла, например, в теплой ванне или под прямыми солнечными лучами. Сыпь может длиться несколько недель. У некоторых людей сыпь может вообще не появляться, а у взрослых она может выглядеть иначе. - У некоторых людей может быть только боль в суставах, обычно в руках, ногах или коленях, и никаких других симптомов. Это чаще встречается у взрослых, особенно у женщин. Боль в суставах обычно длится от 1 до 3 недель, но может длиться дольше. Обычно это проходит без каких-либо длительных проблем.
Как распространяется пятая болезнь?
Человек с пятой болезнью может передать ее другим при кашле или чихании. Иногда можно заразиться, просто прикоснувшись к слюне или выделениям из носа больного, а затем прикоснувшись к своим глазам или рту (например,(например, из влажной ткани, детских рук или игрушки). Беременная женщина, у которой пятое заболевание, может передать его своему развивающемуся ребенку. Болезнь также может передаваться через кровь или продукты крови.
Болезнь также может передаваться через кровь или продукты крови.
Если у вас пятое заболевание, вы будете заразны, что означает, что вы можете передать болезнь другим за 7–10 дней до появления сыпи. К тому времени, когда появится сыпь, вы перестанете быть заразным. Поэтому после появления сыпи нет причин отказываться от работы, учебы или ухода за детьми, если вы или ваш ребенок себя хорошо чувствуете.
Кто может заболеть пятой болезнью?
Любой человек может заболеть пятой болезнью, но чаще встречается у маленьких детей. У большинства дошкольников и детей школьного возраста его не было. Если вирус распространяется, дети чаще, чем взрослые, заразятся им.
После того, как вы переболели пятой болезнью, вы защищены от повторного заражения. Более половины всех взрослых уже перенесли пятое заболевание и поэтому не могут заболеть снова.
Серьезна ли пятая болезнь?
Пятая болезнь обычно протекает в легкой форме.Однако некоторые люди подвержены риску серьезных осложнений, если они заразятся, в том числе:
- пациенты с хронической гемолитической анемией (например, серповидно-клеточной анемией) могут иметь опасные для жизни осложнения;
- человек с ослабленной иммунной системой в результате болезни или лечения; и
- беременных женщин, так как они могут передать инфекцию своему развивающемуся ребенку.
 Это может привести к развитию у ребенка анемии, выкидышу или мертворождению, хотя это бывает редко.
Это может привести к развитию у ребенка анемии, выкидышу или мертворождению, хотя это бывает редко.
Младенцы, рожденные от матерей, инфицированных во время беременности, не имеют повышенного риска врожденных дефектов.
Если у вас есть риск серьезных осложнений пятой болезни, есть анализ крови, который может определить, были ли вы недавно инфицированы парвовирусом B19 или имеете ли вы иммунитет.
Что делать, если вы или ваш ребенок заразились пятой болезнью?
Если вы или ваш ребенок контактировали с кем-то с пятой болезнью, вам следует следить за симптомами простуды в течение следующих 4-20 дней.
При появлении таких симптомов кашляйте или чихайте в салфетку или рукав рубашки, а не в руки, чтобы капли не попали на других. Выбрасывайте использованные салфетки прямо в мусор. Часто мойте руки. Для получения дополнительной информации см. Файл HealthLinkBC № 85 Мытье рук для родителей и детей.
Если вы беременны, страдаете анемией или ослабленной иммунной системой, вам следует сообщить своему врачу, что вы контактировали с кем-то, у кого есть пятое заболевание.
Что делать, если вы считаете, что у вашего ребенка пятая болезнь?
Вам следует связаться с вашим лечащим врачом, если вы считаете, что у вашего ребенка пятое заболевание, и вы или ваш ребенок относитесь к одной из групп риска осложнений. Другие заболевания, вызываемые вирусами, например краснуха или корь, могут иметь аналогичные симптомы. Иногда нужен анализ крови.
Что такое лечение?
Для в целом здоровых людей лечение в домашних условиях обычно является единственным методом лечения пятой болезни.Антибиотики не используются для лечения пятой болезни, потому что она вызывается вирусом. Антибиотики действуют только против инфекций, вызванных бактериями.
Следующие советы по домашнему лечению помогут вам чувствовать себя более комфортно во время отдыха и восстановления:
- Пейте много жидкости, чтобы предотвратить обезвоживание.
- Парацетамол или ибупрофен снимают жар, головную боль и боли в суставах.
Ацетаминофен (например, Тайленол ® ) или ибупрофен * (напр. грамм. Адвил ® ) можно назначать при лихорадке или болезненности. ASA (например, аспирин ® ) не следует назначать лицам моложе 18 лет из-за риска развития синдрома Рейе.
грамм. Адвил ® ) можно назначать при лихорадке или болезненности. ASA (например, аспирин ® ) не следует назначать лицам моложе 18 лет из-за риска развития синдрома Рейе.
* Ибупрофен не следует давать детям в возрасте до 6 месяцев без предварительной консультации с вашим лечащим врачом.
Для получения дополнительной информации о синдроме Рейе см. Файл HealthLinkBC №84 Синдром Рейе.
- Чтобы не поцарапать, подстригайте ногти и надевайте перчатки на ночь, чтобы не поцарапать во время сна.
- Уменьшите зуд, нанеся лосьон или крем на сыпь, и носите свободную хлопковую одежду. Спросите своего врача о лосьонах и других средствах от зуда. Если зуд очень беспокоит, может помочь безрецептурный антигистаминный препарат. Они не рекомендуются детям младше 6 лет. Эти лекарства могут вызывать сонливость у детей и взрослых.
10 основных причин смерти
Самый большой убийца в мире — ишемическая болезнь сердца, на которую приходится 16% всех смертей в мире. С 2000 года наибольший рост смертности пришелся на это заболевание, увеличившись более чем на 2 миллиона до 8,9 миллиона смертей в 2019 году. Инсульт и хроническая обструктивная болезнь легких являются второй и третьей основными причинами смерти, на которые приходится примерно 11% и 6 случаев. % от общего числа смертей соответственно.
С 2000 года наибольший рост смертности пришелся на это заболевание, увеличившись более чем на 2 миллиона до 8,9 миллиона смертей в 2019 году. Инсульт и хроническая обструктивная болезнь легких являются второй и третьей основными причинами смерти, на которые приходится примерно 11% и 6 случаев. % от общего числа смертей соответственно.
Инфекции нижних дыхательных путей оставались самым смертоносным инфекционным заболеванием в мире и занимали 4-е место среди причин смерти. Однако количество смертей существенно снизилось: в 2019 году их было 2.6 миллионов жизней, на 460 000 меньше, чем в 2000 году.
Неонатальные заболевания занимают 5-е место. Однако смерть от неонатальных состояний является одной из категорий, для которых глобальное снижение абсолютных показателей смертности за последние два десятилетия было самым большим: от этих состояний в 2019 году погибло 2 миллиона новорожденных и детей раннего возраста, что на 1,2 миллиона меньше, чем в 2000 году.
Число смертей от неинфекционных заболеваний растет. Смертность от рака трахеи, бронхов и легких увеличилась с 1.От 2 миллионов до 1,8 миллиона, и сейчас они занимают 6-е место среди основных причин смерти.
В 2019 году болезнь Альцгеймера и другие формы деменции заняли седьмое место среди причин смерти. Женщины страдают непропорционально. Во всем мире 65% смертей от болезни Альцгеймера и других форм деменции приходится на женщин.
Одно из самых значительных сокращений числа смертей связано с диарейными заболеваниями: общее число смертей упало с 2,6 миллиона в 2000 году до 1,5 миллиона в 2019 году.
Диабет вошел в десятку основных причин смерти после значительного процентного увеличения 70% с 2000 года.Диабет также является причиной наибольшего роста смертности мужчин среди первой десятки, с увеличением на 80% с 2000 года.
Другие болезни, входившие в первую десятку причин смерти в 2000 году, больше не включены в список. ВИЧ / СПИД — одна из них. Смертность от ВИЧ / СПИДа снизилась на 51% за последние 20 лет, переместившись с 8-го места в мире по числу причин смерти в 2000 году на 19-е в 2019 году.
ВИЧ / СПИД — одна из них. Смертность от ВИЧ / СПИДа снизилась на 51% за последние 20 лет, переместившись с 8-го места в мире по числу причин смерти в 2000 году на 19-е в 2019 году.
Заболевания почек поднялись с 13-го места в мире до 10-го места. . Смертность увеличилась с 813 000 в 2000 году до 1.3 миллиона в 2019 году.
Основные причины смерти по группам доходов
Всемирный банк классифицирует экономику мира на четыре группы доходов — на основе валового национального дохода — низкий, ниже среднего, выше среднего и высокий.
У людей, живущих в стране с низким уровнем доходов, гораздо больше шансов умереть от инфекционного заболевания, чем от неинфекционного заболевания. Несмотря на глобальный спад, шесть из 10 основных причин смерти в странах с низким уровнем дохода — это инфекционные заболевания.
Малярия, туберкулез и ВИЧ / СПИД остаются в первой десятке. Однако все трое значительно падают. Наибольшее снижение среди 10 основных смертей в этой группе произошло от ВИЧ / СПИДа: в 2019 году на 59% меньше смертей, чем в 2000 году, или на 161 000 и 395 000, соответственно.
Однако все трое значительно падают. Наибольшее снижение среди 10 основных смертей в этой группе произошло от ВИЧ / СПИДа: в 2019 году на 59% меньше смертей, чем в 2000 году, или на 161 000 и 395 000, соответственно.
Диарейные заболевания являются более значимой причиной смерти в странах с низким уровнем доходов: они входят в пятерку основных причин смерти для этой категории доходов. Тем не менее, заболеваемость диарейными заболеваниями снижается в странах с низким уровнем дохода, что представляет собой второе по величине снижение смертности среди первой десятки (на 231 000 смертей).
Смертность от хронической обструктивной болезни легких особенно редка в странах с низким уровнем доходов по сравнению с другими группами доходов. Он не входит в первую десятку стран с низкими доходами, но входит в пятерку лучших по всем другим группам доходов.
Страны с уровнем дохода ниже среднего имеют 10 самых разных основных причин смерти: пять неинфекционных, четыре инфекционных и одна травма.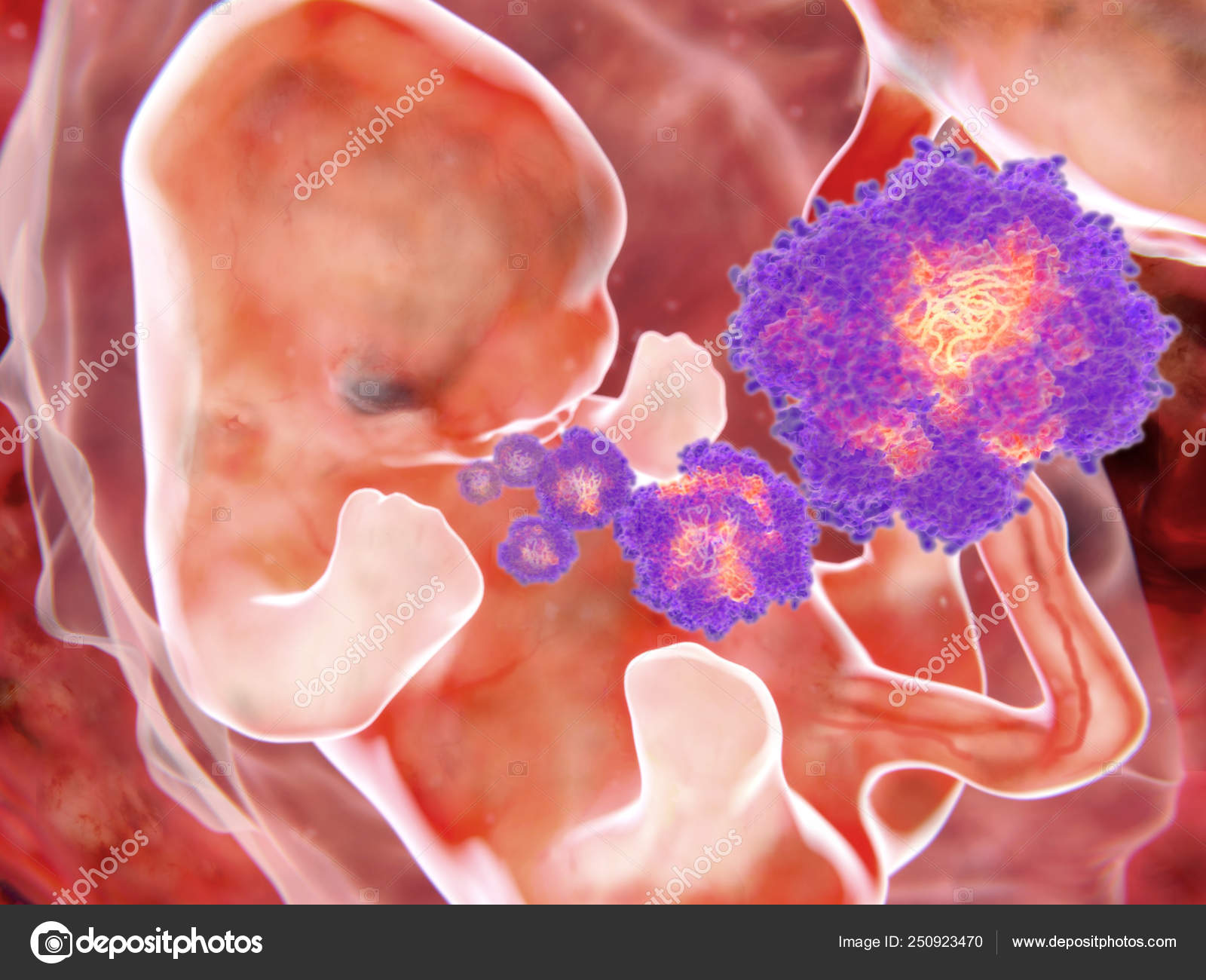 Диабет становится все более частой причиной смерти в этой группе доходов: он переместился с 15-го на 9-е место среди основных причин смерти, а число смертей от этого заболевания почти удвоилось с 2000 года.
Диабет становится все более частой причиной смерти в этой группе доходов: он переместился с 15-го на 9-е место среди основных причин смерти, а число смертей от этого заболевания почти удвоилось с 2000 года.
Диарейные заболевания, будучи одной из 10 основных причин смерти в этой группе доходов, остаются серьезной проблемой. Тем не менее, эта категория заболеваний представляет собой самое большое снижение абсолютной смертности, упав с 1,9 миллиона до 1,1 миллиона в период с 2000 по 2019 год. Самый большой рост абсолютной смертности связан с ишемической болезнью сердца, увеличившись более чем на 1 миллион до 3,1 миллиона с 2000 года. В 2000 году среди 10 основных причин смерти ВИЧ / СПИД значительно снизился в своем рейтинге, переместившись с 8-го на 15-е место.
В странах с уровнем дохода выше среднего наблюдается заметный рост смертности от рака легких, которая увеличилась на 411 000; более чем вдвое увеличилось количество смертей по всем трем другим доходным группам вместе взятым. Кроме того, рак желудка чаще встречается в странах с уровнем дохода выше среднего по сравнению с другими группами доходов, оставаясь единственной группой с этим заболеванием в 10 основных причинах смерти.
Кроме того, рак желудка чаще встречается в странах с уровнем дохода выше среднего по сравнению с другими группами доходов, оставаясь единственной группой с этим заболеванием в 10 основных причинах смерти.
Одно из самых значительных сокращений абсолютного числа смертей приходится на хроническую обструктивную болезнь легких, которая снизилась почти на 264 000: 1.3 миллиона смертей. Однако количество смертей от ишемической болезни сердца увеличилось более чем на 1,2 миллиона, что является самым большим ростом среди любой группы доходов с точки зрения абсолютного числа смертей от этой причины.
Есть только одно инфекционное заболевание (инфекции нижних дыхательных путей) среди 10 основных причин смерти для стран с уровнем дохода выше среднего. Примечательно, что с 2000 года в этой категории доходов смертность от самоубийств снизилась на 31%, а в 2019 году она снизилась до 234 000.
В странах с высоким уровнем доходов смертность от всех 10 основных болезней, кроме двух, растет. Ишемическая болезнь сердца и инсульт — единственные причины смерти в первой десятке, общее число которых снизилось в период с 2000 по 2019 год на 16% (или 327 000 смертей) и на 21% (или 205 000 смертей) соответственно. Высокий доход — единственная категория доходной группы, в которой наблюдается снижение числа смертей от этих двух болезней. Тем не менее ишемическая болезнь сердца и инсульт по-прежнему входят в тройку основных причин смерти для этой категории доходов: в 2019 году в общей сложности погибло более 2,5 миллиона человек.Кроме того, растет смертность от гипертонической болезни сердца. Отражая глобальную тенденцию, это заболевание поднялось с 18-го места на 9-е место среди причин смерти.
Ишемическая болезнь сердца и инсульт — единственные причины смерти в первой десятке, общее число которых снизилось в период с 2000 по 2019 год на 16% (или 327 000 смертей) и на 21% (или 205 000 смертей) соответственно. Высокий доход — единственная категория доходной группы, в которой наблюдается снижение числа смертей от этих двух болезней. Тем не менее ишемическая болезнь сердца и инсульт по-прежнему входят в тройку основных причин смерти для этой категории доходов: в 2019 году в общей сложности погибло более 2,5 миллиона человек.Кроме того, растет смертность от гипертонической болезни сердца. Отражая глобальную тенденцию, это заболевание поднялось с 18-го места на 9-е место среди причин смерти.
Смертность от болезни Альцгеймера и других деменций увеличилась, обогнав инсульт, он стал второй ведущей причиной в странах с высоким уровнем дохода и стал причиной смерти 814 000 человек в 2019 году. И, как и в странах с уровнем дохода выше среднего. только одно инфекционное заболевание — инфекции нижних дыхательных путей — входит в десятку основных причин смерти.
Почему нам нужно знать причины смерти людей?
Важно знать, почему люди умирают, чтобы улучшить их жизнь. Измерение количества людей, умирающих ежегодно, помогает оценить эффективность наших систем здравоохранения и направить ресурсы туда, где они больше всего нужны. Например, данные о смертности могут помочь сфокусировать деятельность и распределение ресурсов между такими секторами, как транспорт, пищевая промышленность и сельское хозяйство, а также окружающая среда и здоровье.
COVID-19 подчеркнул важность для стран инвестировать в системы регистрации актов гражданского состояния и статистики естественного движения населения, чтобы обеспечить ежедневный подсчет смертей и направить усилия по профилактике и лечению.Он также выявил внутреннюю фрагментацию систем сбора данных в большинстве стран с низким уровнем дохода, где лица, определяющие политику, до сих пор не знают с уверенностью, сколько людей умирает и по каким причинам.
Чтобы восполнить этот критический пробел, ВОЗ в партнерстве с глобальными организациями запустила «Выявление числа жертв COVID-19: технический пакет для быстрого эпиднадзора за смертностью и ответных мер на эпидемии». Предоставляя инструменты и рекомендации для быстрого эпиднадзора за смертностью, страны могут собирать данные об общем количестве смертей с разбивкой по дням, неделям, полу, возрасту и месту жительства, что позволяет руководителям здравоохранения более своевременно предпринимать усилия по улучшению здоровья.
Кроме того, Всемирная организация здравоохранения разрабатывает стандарты и передовые методы сбора, обработки и синтеза данных с помощью консолидированной и улучшенной Международной классификации болезней (МКБ-11) — цифровой платформы, которая облегчает предоставление своевременных и точных данных о причинах смерти. чтобы страны регулярно собирали и использовали информацию о здоровье, соответствующую международным стандартам.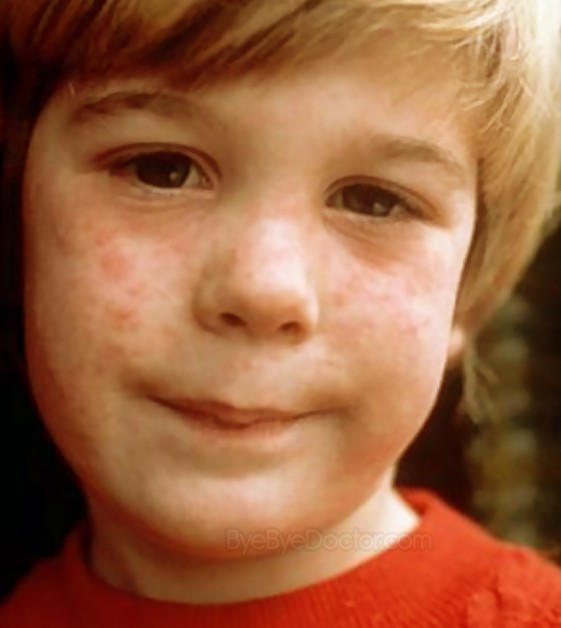
Регулярный сбор и анализ высококачественных данных о смертях и причинах смерти, а также данных об инвалидности, дезагрегированных по возрасту, полу и географическому положению, имеет важное значение для улучшения здоровья и снижения смертности и инвалидности во всем мире.
Примечание редактора
Глобальные оценки состояния здоровья ВОЗ, из которых извлечена информация в этом информационном бюллетене, представляют собой исчерпывающие и сопоставимые данные, связанные со здоровьем, включая ожидаемую продолжительность жизни, ожидаемую продолжительность здоровой жизни, смертность и заболеваемость, а также бремя болезней. болезни на глобальном, региональном и страновом уровнях с разбивкой по возрасту, полу и причинам. Оценки, опубликованные в 2020 году, отражают тенденции более 160 заболеваний и травм ежегодно с 2000 по 2019 год.
«,» datePublished «:» 2020-12-09T06: 00: 00. 0000000 + 00: 00 «,» image «:» https://www.who.int/images/default-source/imported/cancer_tn-jpg. jpg? sfvrsn = efdbe84_0 «,» publisher «: {» @ type «:» Organization «,» name «:» Всемирная организация здравоохранения: ВОЗ «,» logo «: {» @ type «:» ImageObject «,» url » : «https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg», «width»: 250, «height»: 60}}, «dateModified»: «2020-12-09T06: 00: 00.0000000+ 00:00 «,» mainEntityOfPage «:» https://www.who.int/news-room/fact-sheets/detail/the-top-10-causes-of-death «,» @context «:» http : // схема.org «,» @ type «:» Article «};
0000000 + 00: 00 «,» image «:» https://www.who.int/images/default-source/imported/cancer_tn-jpg. jpg? sfvrsn = efdbe84_0 «,» publisher «: {» @ type «:» Organization «,» name «:» Всемирная организация здравоохранения: ВОЗ «,» logo «: {» @ type «:» ImageObject «,» url » : «https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg», «width»: 250, «height»: 60}}, «dateModified»: «2020-12-09T06: 00: 00.0000000+ 00:00 «,» mainEntityOfPage «:» https://www.who.int/news-room/fact-sheets/detail/the-top-10-causes-of-death «,» @context «:» http : // схема.org «,» @ type «:» Article «};
Почему дни с 5 по 10 так важны, когда у вас коронавирус
Когда мой родственник недавно серьезно заболел, что, казалось, было коронавирусной инфекцией, мой первый вопрос был о сроках. Сколько дней назад у вас появились симптомы?
Отметка в календаре при первых признаках болезни, а также отслеживание температуры и уровня кислорода являются важными шагами в отслеживании коронавирусной инфекции. Covid-19, заболевание, вызванное коронавирусом, было непредсказуемым по ряду симптомов, которые он может вызвать.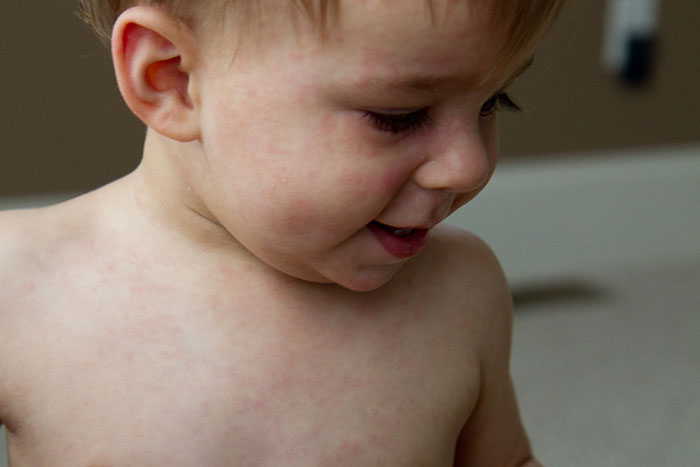 Но когда дело доходит до серьезности, это часто следует по единой схеме.
Но когда дело доходит до серьезности, это часто следует по единой схеме.
В то время как большинство пациентов выздоравливают примерно через неделю, значительное меньшинство пациентов вступает в «очень неприятную вторую волну» болезни, сказал д-р Илан Шварц, доцент кафедры инфекционных болезней Университета Альберты. «После появления первых симптомов ситуация стабилизируется и, возможно, даже немного улучшается, а затем наступает вторичное ухудшение».
Хотя все пациенты разные, врачи говорят, что дни с пятого по десятый часто являются наиболее тревожным временем для респираторных осложнений Covid-19, особенно для пожилых пациентов и пациентов с сопутствующими заболеваниями, такими как высокое кровяное давление, ожирение или диабет.Более молодые пациенты, у которых развиваются осложнения, могут начать бороться немного позже, уже на 10–12-й день. Большинство людей, которые достигают 14-го дня без каких-либо тревожных симптомов (кроме чувства несчастья и усталости), вероятно, будут на пути к выздоровлению.
«При любом другом заболевании большинство людей после недели появления симптомов думают:« Хорошо, все наладится », — сказала доктор Леора Хорвиц, доцент кафедры здоровья населения и медицины Нью-Йоркского университета. Langone Health. «В случае с Covid я говорю людям, что примерно через неделю я хочу, чтобы вы действительно обратили внимание на то, как вы себя чувствуете.Не расслабляйся и не думай, что все кончено ».
Важно позвонить врачу, если у вас одышка или какой-либо другой симптом, независимо от того, в какой день вы заболели. И не паникуйте, если после недели болезни вы все еще чувствуете себя плохо. Симптомы Covid часто сохраняются, и плохое самочувствие более недели не всегда означает, что вам требуется медицинская помощь.
Но отслеживание симптомов и уделение особого внимания приближению второй недели болезни приобрели новую актуальность, поскольку все больше врачей принимают пациентов, прибывающих в больницу с коварной формой пневмонии.При сканировании у пациентов с Covid-пневмонией обнаруживается «помутнение матового стекла», нечеткое появление в нижней части обоих легких. Уровень кислорода может падать так медленно, что пациент даже не заметит этого, состояние, называемое безмолвной гипоксией. Часто пациенты обращаются за помощью только тогда, когда насыщение кислородом достигает опасно низкого уровня, вызывающего сильную одышку.
Уровень кислорода может падать так медленно, что пациент даже не заметит этого, состояние, называемое безмолвной гипоксией. Часто пациенты обращаются за помощью только тогда, когда насыщение кислородом достигает опасно низкого уровня, вызывающего сильную одышку.
Лучший способ следить за своим здоровьем в это время — использовать пульсоксиметр, небольшое устройство, которое прикрепляется к пальцу и измеряет уровень кислорода в крови.(Существуют телефонные приложения, предназначенные для этого, но они плохо протестированы). Нормальный диапазон насыщения кислородом составляет от 96 до 99 процентов. Если уровень кислорода в крови упал до 92 процентов, пора вызывать врача.
Находясь дома, вы также можете увеличить приток кислорода к легким, не опираясь на спину. Лежа на животе в положении лежа на животе, можно открыть те части легких, которые сжимаются в положении лежа на спине. Вы также можете отдохнуть на левом или правом боку или сесть прямо на стуле.
Доктор Анна Мари Чанг, доцент кафедры неотложной медицины и руководитель клинических исследований в Университете Томаса Джефферсона, была больна около недели, прежде чем ее уровень кислорода упал до 88 на девятый день болезни. Она обратилась в больницу, где ей дали кислород, и четыре дня она отдыхала в основном в положении лежа, чтобы выздороветь.
Она обратилась в больницу, где ей дали кислород, и четыре дня она отдыхала в основном в положении лежа, чтобы выздороветь.
Непонятно, почему относительно молодые, здоровые пациенты, такие как доктор Чанг, которому 38 лет, иногда становятся хуже.
«Первая часть — это вирусное заболевание и все остальное», — сказал д-р.Чанг. «Ваше тело развивает иммунную воспалительную реакцию и пытается бороться с инфекцией. Эта система может перерасти стимулироваться, и это, по-видимому, и вызывает резкое ухудшение. Мы наблюдаем это примерно с 7-го по 10-й день ».
Доктор Чанг предупредил, что пациенты должны прислушиваться к своему телу и не слишком строго следовать графику появления симптомов. «Человеческое тело не следует идеальному руководству», — сказала она.
Проблема, по словам врачей, заключается в том, что до сих пор руководство общественного здравоохранения предписывало пациентам переждать болезнь дома и обращаться за медицинской помощью или возвращаться только в случае сильной одышки. В результате слишком много пациентов слишком долго ждут, чтобы обратиться к врачу.
В результате слишком много пациентов слишком долго ждут, чтобы обратиться к врачу.
2 марта 2021 г., 5:01 по восточноевропейскому времени
«С точки зрения общественного здравоохранения мы ошибались, говоря людям, чтобы они возвращались только в случае сильной одышки», — сказал д-р Ричард Левитан. , известный врач отделения неотложной помощи из Нью-Гэмпшира, который призвал к широкому использованию домашних пульсоксиметров в течение первых двух недель заболевания Covid-19. «Выдерживать это — не лучшая стратегия.
Доктор Левитан отмечает, что, хотя у многих пациентов может наступить ухудшение состояния через 5-10 дней после начала болезни, он не решается давать слишком точные сроки, потому что не каждый пациент точно знает, в какой день началась их болезнь.
«Иногда пациенты определяют временной ход болезни иначе, чем вы ожидаете», — сказал доктор Левитан. «Когда вы спрашиваете кого-нибудь, как долго вы болеете, я обнаруживаю, что пациент говорит несколько дней, а его жена отвечает: нет, он болел неделю.
А что, если у вас нет домашнего пульсоксиметра, чтобы следить за своим здоровьем? Устройства сейчас в дефиците, или доставка может занять несколько недель.
Некоторые медицинские практики отправляют своим пациентам домашние комплекты, включающие пульсоксиметры, поэтому посоветуйтесь со своим врачом о том, как за вами можно наблюдать. Спросите у друзей, есть ли у них пульсоксиметр, чтобы у вас был план, как взять его на две недели, если вы заболеете (устройство легко дезинфицировать).
Если через неделю после начала болезни вы все еще чувствуете себя плохо и у вас нет пульсоксиметра, вы также можете обратиться в клинику неотложной помощи и попросить их проверить уровень кислорода.Если вы обеспокоены, поговорите со своим врачом о необходимости посещения центра неотложной помощи или отделения неотложной помощи.
При отсутствии пульсоксиметра одним из приблизительных показателей респираторной функции является самопроверка, называемая шкалой Рота. Это требует, чтобы пациент сделал вдох и попытался сосчитать до 30. Если пациент не может дойти до числа 10 (или семи секунд) без повторного вдоха, вероятно, его уровень кислорода упал ниже 95. Если он не может сосчитайте до числа 7 (или пяти секунд), их кислородный балл может быть ниже 90 процентов.Тест не идеален, и он не изучался на Covid-19. Команда Оксфордского университета заявила, что не следует использовать оценку Рота, потому что она не прошла валидацию и может дать ложные заверения.
Если пациент не может дойти до числа 10 (или семи секунд) без повторного вдоха, вероятно, его уровень кислорода упал ниже 95. Если он не может сосчитайте до числа 7 (или пяти секунд), их кислородный балл может быть ниже 90 процентов.Тест не идеален, и он не изучался на Covid-19. Команда Оксфордского университета заявила, что не следует использовать оценку Рота, потому что она не прошла валидацию и может дать ложные заверения.
Еще один физический, но едва различимый признак падения кислорода: пациенты могут начать делать короткие, быстрые вдохи, чтобы компенсировать это, хотя они могут не замечать, что делают это. У пациентов с низким уровнем кислорода также может быть синий оттенок губ или кожи. Вот почему видеоконференция с врачом может быть полезна, если вы не уверены, нужно ли вам ехать в больницу.
Вот временная шкала симптомов Covid. Хотя это может служить общим ориентиром, симптомы могут появиться в любой момент. Всегда прислушивайтесь к своему телу и консультируйтесь с врачом по поводу вашего конкретного случая.
С 1 по 3 дни
Ранние симптомы Covid-19 сильно различаются. Это может начаться с першения в горле, кашля, лихорадки, головной боли и ощущения одышки или просто небольшого давления в груди. Иногда начинается приступ диареи. Некоторые люди просто устают и теряют чувство вкуса и запаха.У многих людей есть несколько симптомов, но нет лихорадки. У некоторых пациентов с желудочно-кишечными симптомами развиваются респираторные симптомы, а у других — нет.
С 4 по 6 день
У некоторых пациентов никогда не развиваются более чем легкие симптомы или они не появляются совсем. Другие начинают чувствовать себя ужасно, с постоянной лихорадкой, болями, ознобом, кашлем и неспособностью устроиться поудобнее.
У некоторых детей и молодых людей с легким заболеванием может появиться сыпь, включая зудящие красные пятна, отеки или волдыри на пальцах ног или пальцев, похожие на обморожение.Точные сроки не ясны, и симптом может появиться на ранней стадии инфекции или после того, как она прошла. Именно это случилось с доктором Шварцем, у которого появились респираторные симптомы, а затем появились волдыри на ногах. «Похоже, что у многих из этих людей, в том числе и у меня, тест мазка на коронавирус отрицательный», — сказал он. «Полагаю, это ложноотрицательный результат. Возможно, то, что мы наблюдаем, является иммунологическим феноменом, который возникает после того, как первоначальная инфекция вылечивается ».
Именно это случилось с доктором Шварцем, у которого появились респираторные симптомы, а затем появились волдыри на ногах. «Похоже, что у многих из этих людей, в том числе и у меня, тест мазка на коронавирус отрицательный», — сказал он. «Полагаю, это ложноотрицательный результат. Возможно, то, что мы наблюдаем, является иммунологическим феноменом, который возникает после того, как первоначальная инфекция вылечивается ».
С 7 по 8 дни
Для некоторых удачливых пациентов с легкой болезнью худшее проходит через неделю.В рекомендациях Центров по контролю и профилактике заболеваний говорится, что даже если вы почувствуете себя лучше, вам все равно следует подождать 10 дней после появления симптомов и провести 24 часа без температуры, прежде чем покинуть изоляцию.
Но некоторые пациенты, которые чувствовали себя ужасно, продолжают чувствовать себя ужасно или им становится хуже. И некоторые пациенты могут на короткое время почувствовать себя лучше, а затем им станет хуже.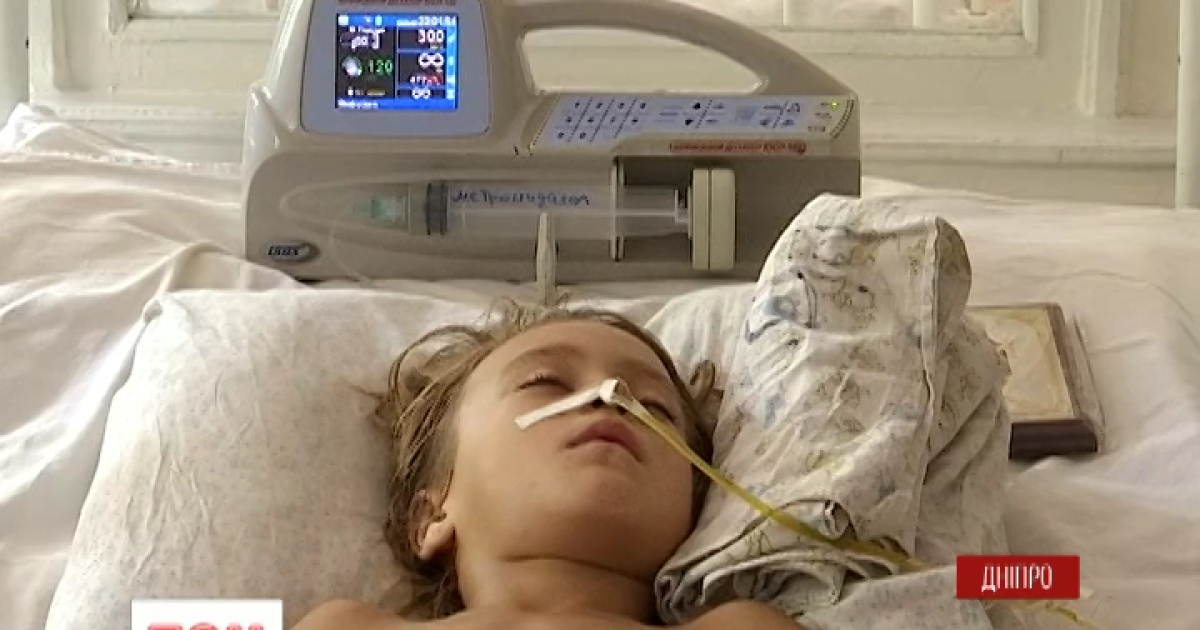
Пациентам следует следить за уровнем кислорода и обращаться к врачу, если они начинают плохо себя чувствовать.«Мы должны проинструктировать пациентов, чтобы у них был более низкий порог обращения к врачу», — сказал доктор Левитан. «Я считаю, что им следует связаться со своими врачами, чтобы контролировать их, если они чувствуют себя хуже».
С 8 по 12 дни
Мониторинг следует продолжать в течение второй недели болезни. Пациенты могут чувствовать себя лучше, когда спят на животе или боках.
«В дни с 8 по 12 мы действительно хорошо представляем, станет ли кому-то лучше или хуже», — сказал д-р Чарльз А.Пауэлл, директор Национального еврейского респираторного института на горе Синай. «Главное, о чем мы беспокоимся, — это ухудшение состояния через восемь-двенадцать дней — усиливающаяся одышка, усиливающийся кашель».
Доктор Пауэлл сказал, что домашний кислородный монитор может сигнализировать, что кому-то нужно войти. В противном случае пациенты должны поговорить со своими врачами.

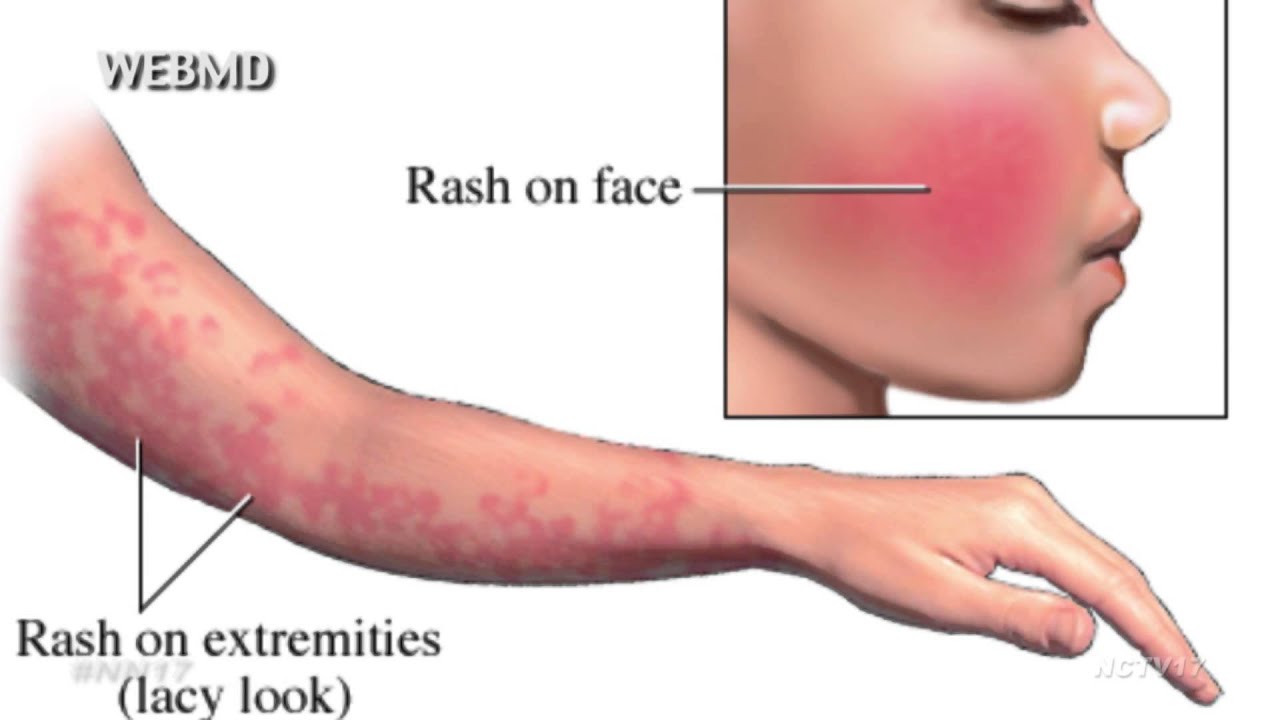



 Одно из проявлений – инфекционная эритема является классической экзантемой ребенка («пятая болезнь»). Заражение ПвИ беременной женщины может привести к развитию симптомокомплекса внутриутробной инфекции плода.
Одно из проявлений – инфекционная эритема является классической экзантемой ребенка («пятая болезнь»). Заражение ПвИ беременной женщины может привести к развитию симптомокомплекса внутриутробной инфекции плода. Сыпь «цветет» около недели, на протяжении последующих недель могут появляться преходящие высыпания при волнении, физической нагрузке, пребывании на солнце, купании, изменении окружающей температуры.
Сыпь «цветет» около недели, на протяжении последующих недель могут появляться преходящие высыпания при волнении, физической нагрузке, пребывании на солнце, купании, изменении окружающей температуры. При этом анемия может быть единственным проявлением иммунодефицита. Улучшения удается добиться при введении эритропоэтина и гемотрансфузиях.
При этом анемия может быть единственным проявлением иммунодефицита. Улучшения удается добиться при введении эритропоэтина и гемотрансфузиях. На год позже перенесены Олимпийские игры в Токио, в ФРГ отменены крупнейшая в мире туристическая ярмарка ITB в Берлине, Лейпцигская книжная ярмарка, Ремесленная ярмарка в Мюнхене, а также ежегодный пивной фестиваль Октоберфест (на фото).
На год позже перенесены Олимпийские игры в Токио, в ФРГ отменены крупнейшая в мире туристическая ярмарка ITB в Берлине, Лейпцигская книжная ярмарка, Ремесленная ярмарка в Мюнхене, а также ежегодный пивной фестиваль Октоберфест (на фото). К маю снабжение было восстановлено. В некоторых магазинах только висят объявления с просьбой не покупать товары для создания запасов дома.
К маю снабжение было восстановлено. В некоторых магазинах только висят объявления с просьбой не покупать товары для создания запасов дома.
 Именно в этих группах максимальный риск летального исхода. Еще одна группа риска — медицинские работники. У большинства пациентов — около 80 процентов — болезнь проходит в легкой или относительно легкой форме.
Именно в этих группах максимальный риск летального исхода. Еще одна группа риска — медицинские работники. У большинства пациентов — около 80 процентов — болезнь проходит в легкой или относительно легкой форме. Это может привести к развитию у ребенка анемии, выкидышу или мертворождению, хотя это бывает редко.
Это может привести к развитию у ребенка анемии, выкидышу или мертворождению, хотя это бывает редко.