Абдоминальный туберкулёз, симптомы, диагностика, лечение, профилактика
Абдоминальный туберкулез — специфическое поражение органов пищеварения, брюшины, лимфатических узлов брыжейки тонкой кишки и забрюшинного пространства. Среди других локализаций туберкулеза абдоминальный занимает особое место и является одним из наиболее сложных разделов фтизиатрии. Клиническая картина абдоминального туберкулеза полиморфна, патогномоничные симптомы и четкие диагностические критерии отсутствуют, поэтому, как правило, он протекает под маской других заболеваний органов брюшной полости и выявляется лишь у небольшой части больных, у большинства же остается недиагностированным.
Этиология и патогенез
Общеизвестно, что абдоминальный туберкулез чаще всего (у 70% больных) развивается вторично в результате лимфогематогенного заноса микобактерий туберкулеза из других органов, прежде всего из легких. Как первичное поражение он возникает при алиментарном пути распространения инфекции. Опасность заражения в этих случаях находится в полной зависимости от эпизоотической обстановки и оно происходит довольно редко. В случае развития туберкулеза кишечника при алиментарном заражении в специфический воспалительный процесс вовлекаются регионарные лимфатические узлы, лимфатические узлы корня брыжейки тонкой кишки и брюшина. Возникновению и распространению абдоминального туберкулеза способствуют общее ослабление организма, неспецифические заболевания органов пищеварения, снижающие местную резистентность, неполноценное и нерегулярное питание, эндокринные расстройства, беременность, роды, аборты.
Изменения в брюшине зависят от глубины ее поражения. Различают бугорковую, экссудативную, слипчивую, экссудативно-слипчивую и язвенно-казеозную формы. Для туберкулезного перитонита характерны утолщение брюшины и образование спаек.
При любой локализации абдоминального туберкулеза в неспецифический процесс вовлекается пищеварительный тракт, нарушаются пищеварение и всасывание. Один из характерных признаков заболевания — уменьшение массы тела. В большей степени, чем при других локализациях туберкулеза, выражены и другие признаки интоксикации: слабость, быстрая утомляемость, головная боль, раздражительность, ночные поты, плохой сон и аппетит вплоть до полной анорексии, субфебрильная температура тела, боли в области сердца от несильных и непродолжительных до интенсивных и упорных, тахикардия, снижение артериального кровяного давления. Аускультативно при приступе болей регистрируют приглушение тонов сердца и нарушение ритма. Часто отмечаются психоневрологические расстройства: депрессия, чувство страха.
Туберкулезный мезаденит
Течение туберкулезного мезаденита может быть острым и хроническим. При остром течении появляются боли в животе различной локализации, но чаще в области пупка и правой подвздошной области. Продолжительность приступа болей от 2-3 ч до 2-3 сут, при этом боли настолько интенсивные, что напоминают картину острого живота. Живот равномерно вздут, передняя брюшная стенка участвует в акте дыхания. Пальпация живота умеренно болезненна, напряжение мышц передней брюшной стенки отсутствует, симптомы раздражения брюшины слабоположительны. Следует иметь в виду, что увеличенные лимфатические узлы могут вызвать изменения в трофике червеобразного отростка и быть причиной развития вторичного аппендицита.
Хронический туберкулезный мезаденит протекает волнообразно: периоды обострений сменяются ремиссиями.
Самым частым симптомом являются боли в животе, локализация которых чаще всего соответствует локализации патологического процесса. Характер болей различный: от тупых ноющих до приступообразных типа колик. Они усиливаются при ходьбе, физическом напряжении, метеоризме, а иногда после клизмы, что связано с наличием спаек в брюшной полости. Характерно вздутие живота, нарастающее к концу дня и вызывающее тупые ноющие боли. Боли могут быть обусловлены давлением кальцинированных лимфатических узлов. В воспалительный процесс вовлекается брюшина (местный перитонит), что также является причиной развития болевого синдрома.
Туберкулез кишечника
Туберкулез кишечника издавна считали тяжелым осложнением туберкулеза легких. Еще Гиппократ говорил: «…туберкулезные больные умирают, если присоединяется диарея». Боли при туберкулезе кишечника локализуются в правой подвздошной области и характеризуются постоянством. Они различны по интенсивности и длительности, могут появляться самостоятельно или в связи с приемом пищи и дефекацией. Неустойчивый стул (до 2-4 раз в сутки) и вздутие живота — характерные симптомы туберкулеза кишечника. Гной, слизь и кровь в кале обнаруживают редко. Живот равномерно вздут, при пальпации мягкий, болезненный в правой подвздошной области, при этом нередко пальпация вызывает негромкое урчание в илеоцекальной области. Слепая кишка может быть раздутой или уплотненной. Терминальная петля подвздошной кишки пальпируется в виде шнура.
Туберкулезный перитонит
По мнению Р. Seth и соавт. (1974), туберкулезный перитонит следует заподозрить у любого пациента с неясными абдоминальными симптомами. По своему течению это хроническое заболевание, но оно может быть и острым. Острое течение характерно для бугоркового туберкулезного перитонита. Заболевание начинается со значительного повышения температуры тела, появления озноба и болей в животе, напоминая острое инфекционное заболевание — брюшной тиф или паратиф, либо его принимают за острый живот. Передняя брюшная стенка напряжена, положительны симптомы раздражения брюшины. Таким больным чаще всего производят оперативное вмешательство, во время которого обнаруживают бугорковые высыпания на брюшине. При гистологическом исследовании брюшины находят эпителиоидные клетки и клетки Пирогов а-Лангханса.
Лечение абдоминального туберкулеза
проводят в соответствии с общими принципами лечения туберкулеза. Основной метод — химиотерапия. Одновременно со специфическим лечением назначают патогенетическую и симптоматическую терапию, полноценную диету, предусматривающую употребление продуктов, богатых витаминами, и исключающую трудноусваиваемые продукты. При экссудативном туберкулезном перитоните показана пункция брюшной полости. Показанием к хирургическому лечению служат осложнения абдоминального туберкулеза и упорные боли в животе. Санаторно-курортное лечение больных абдоминальным туберкулезом проводят в основном в местных санаториях.
Абдоминальный туберкулез | Симптомы и лечение абдоминального туберкулеза
Туберкулёзный перитонит
Туберкулёзный перитонит (туберкулёз брюшины) относят преимущественно к проявлениям периода первичной туберкулёзной инфекции как следствие лимфо-гематогенного распространения процесса, или он является осложнением при специфическом поражении лимфатических узлов брюшной полости, кишечника, половых органов, позвоночника, распространяясь контактным и лимфогенным путём.
Независимо от генеза картина болезни при перитонитах может занимать доминирующее положение в общей симптоматологии болезни или же быть сопутствующей основному по тяжести заболеванию (при туберкулёзных мезаденитах и при поражении кишечника и т.д.). Особенно тяжёлый перитонит развивается при прободении туберкулёзной язвы кишечника в брюшную полость или прорыве казеозных лимфатических узлов брыжейки. В период вторичного туберкулёза распространение процесса из мезентериальных узлов, кишечника и половых органов приводит чаще к развитию сухой формы перитонита с поражением ограниченных участков брюшины.
Различают бугорковую, экссудативную, экссудативно-слипчивую и казеозно-язвенную формы туберкулёзного перитонита. Бугорковый туберкулёзный перитонит характеризуется острым течением, начинается с повышения температуры тела, появления озноба и болей в животе. Язык при этом сухой, с беловатым налетом, Передняя брюшная стенка напряжена, не участвует в дыхании: отчётливо выявляются симптомы раздражения брюшины (симптомы Воскресенского, Щёткина-Блюмбера, Ситковского и др.). Абсолютное большинство больных оперируют в экстренном порядке с диагнозом «острый живот» и т.п. При этом обнаруживают бугорковые высыпания по брюшине.
Экссудативный туберкулёзный перитонит служит исходом бугоркового или аллергической реакцией на токсины микобактерий туберкулёза. Характеризуется образованием экссудата в брюшной полости. Заболевание развивается постепенно с появления неопределённых болей в животе, неустойчивого стула, субфебрильной температуры тела, слабости, диспепсических расстройств. Живот увеличивается в объёме, иногда значительно. Симптомы раздражения брюшины сглажены, определяют наличие асцитической жидкости.
Слипчивая форма перитонита — результат осложнённого течения туберкулёза органов брюшной полости с образованием множественных спаек. Клиническое течение волнообразное. Больные жалуются на общую слабость, боли в животе, тошноту, поносы. Частым осложнением становится спаечная кишечная непроходимость. Экссудативно-слипчивый перитонит характеризуется появлением осумкованного экссудата, определяемого при перкуссии. Общее состояние больного длительное время остаётся удовлетворительным. Казеозно-язвенная форма перитонита отличается появлением очагов творожистого некроза на париетальной и висцеральной брюшине с образованием язв различной величины. Клиническое течение болезни напоминает картину слипчивого перитонита. Это самая тяжёлая форма туберкулёзного перитонита. Нередко наблюдают осложнения в виде свищей во внутренние органы и наружу, через брюшную стенку. Общее состояние больных крайне тяжёлое, отмечают высокую температуру тела.
Туберкулёзный мезаденит
Клиническое течение туберкулёзного мезаденита отличается отсутствием патогномоничных симптомов. Оно может быть острым и хроническим, с ремиссиями и обострениями. При остром течении отмечают боли в животе различной локализации, но чаще всего в области пупка, левом подреберье и правой подвздошной области. Боли могут быть интенсивными и напоминают картину острого живота. Обычно живот равномерно вздут, не напряжён, передняя брюшная стенка участвует в дыхании. При пальпации живота выявляют умеренную болезненность слева от пупка (положительный симптом Штернберга), положительный симптом Клиина (смещение болезненности при перемещении больного на левый бок). Симптомы раздражения брюшины не выражены. Увеличенные казеозные лимфатические узлы, которые были бы доступны пальпации, особенно у взрослых, наблюдают как исключение.
Хронический туберкулёзный мезаденит протекает волнообразно, периоды обострений сменяются ремиссиями. Самый частый симптом — боли в животе, которые соответствуют локализации патологического процесса (по проекции корня брыжейки). По характеру боли могут быть тупыми ноющими или в виде колик. Пациенты часто жалуются на вздутие живота, нарастающее к исходу дня. Боли нередко обусловлены давлением кальцинированных лимфатических узлов на сосудисто-нервный пучок брыжейки кишки. Возможно образование пролежней.
Другие локализации абдоминального туберкулёза
Туберкулёз пищевода и желудка наблюдают сравнительно редко. Формы поражения: язвенная, стенозирующая и милиарная. Больные жалуются на боли за грудиной, дисфагию. При эзофагоскопии выявляют язвы, гиперпластические грануляции или рубцевание язв с развитием стенозов.
Туберкулёз желудка проявляется в виде язвенной, гипертрофической (опухолевидной), фиброзно-склеротической и смешанной форм. В раннем периоде заболевания отмечают тупую боль в эпигастральной области, отрыжку воздухом, тошноту, снижение аппетита. Со временем может развиться пилоростеноэ. Диагноз подтверждают рентгеноскопией, фиброгастроскопией с гистологическим исследованием биоптата, дифференциальную диагностику чаще проводят с опухолями желудка.
Туберкулёз печени встречают в трёх формах: милиарной, диффузной, реже — очаговой, типа туберкулём. При милиарной форме в печени образуются типичные туберкулёзные гранулёмы. Крупные казеозные очаги инкапсулируются и обызвествляются, могут формироваться абсцессы печени. Клинически поражение проявляется желтухой, увеличением печени, спленомегалией. Для распознавания заболевания производят лапароскопию (лапаротомию) со взятием биоптата и гистологическим исследованием, туберкулёз жёлчного пузыря считают редким заболеванием.
Туберкулёз селезёнки даёт скудную симптоматику. Наблюдают спленомегалию, субфебрильную температуру тела, возможен асцит. В области селезёнки встречают кальцинаты.
Туберкулёз поджелудочной железы наблюдают редко, его обычно выявляют на секции. Типичных симптомов не обнаружено. Протекает абдоминальный туберкулёз как хронический панкреатит.
Туберкулез кишечника — причины, симптомы, диагностика и лечение
Туберкулез кишечника – хроническое инфекционное заболевание, вызванное микобактериями; характеризующееся формированием в кишечной стенке специфических гранулем с дальнейшим расплавлением очага, образованием полости и фиброзированием при санации. Клиническая картина характеризуется отсутствием специфических симптомов; типичен болевой синдром, диспепсические явления, интоксикация. Для диагностики проводится рентгенологическое исследование кишечника, эндоскопия с биопсией, туберкулиновые пробы, УЗИ органов брюшной полости, КТ. Терапия включает использование туберкулостатических препаратов, при наличии осложнений – лечение хирургическое.
Общие сведения
Туберкулез кишечника — относительно редкий вид внелегочной локализации туберкулеза. В настоящее время распространенность данной патологии составляет около 45 случаев на 100 тысяч населения. Несмотря на достижения современной фтизиатрии, рост заболеваемости как легочным, так и абдоминальным туберкулезом продолжается. Актуальность проблемы заключается и в том, что отсутствуют методики скринингового обследования и ранние клинические симптомы туберкулеза кишечника. Малосимптомность данной формы, ее протекание под маской других заболеваний приводит к неуклонному росту выявления уже запущенных форм. Изучением туберкулеза кишечника занимаются специалисты в области гастроэнтерологии, фтизиатрии, хирургии.
Туберкулез кишечника
Причины
Причиной развития данной патологии является попадание микобактерий туберкулеза непосредственно в слизистую оболочку кишечника. В зависимости от пути проникновения микроорганизмов выделяют первичный и вторичный туберкулез кишечника. Крайне редко регистрируется первый тип, который характеризуется формированием первичного очага специфического воспаления в слизистой как результата попадания микроорганизмов в ЖКТ извне (например, при употреблении инфицированного молока).
Реализация инфицирования при вторичном туберкулезе кишечника возможна тремя путями: гематогенным, лимфогенным и деглютационным. Деглютационный механизм инфицирования заключается в заглатывании содержащей большое количество бактерий мокроты при наличии легочного туберкулеза с очагами распада. Ранее данный путь развития патологии считался основным, и туберкулез кишечника рассматривался как завершающий этап общего заболевания. В настоящее время важная роль в формировании туберкулеза кишечника отводится гематогенному и лимфогенному путям (очаги поражения в кишечнике диагностируются у пациентов с туберкулезом мочеполовой, костно-суставной систем).
Для формирования очага специфического туберкулезного воспаления в кишечнике недостаточно только попадания микроорганизмов. Патология развивается при нарушении местной и общей сопротивляемости (риск повышается при неспецифических заболеваниях слизистой желудочно-кишечного тракта, воспалительно-дегенеративных изменениях нервного аппарата стенки кишечника).
Симптомы туберкулеза кишечника
Особенностью клинической картины туберкулеза кишечника является отсутствие специфических симптомов. Возможно и бессимптомное течение, когда диагноз устанавливается по результатам аутопсии. Первые признаки патологии могут проявляться спустя длительное время после инфицирования (от года до 10-15 лет). Симптоматика определяется стадией процесса, распространенностью и локализацией поражения.
На первом этапе развития заболевания под эпителием слизистой оболочки формируются гранулемы. В этот период клиническая картина характеризуется болями в животе слабой интенсивности, не имеющими четкой локализации. Возможны диспепсические явления: тошнота, нарушения стула (запоры, сменяющиеся поносами). Дальнейшее развитие патологического процесса сопровождается казеозным распадом очагов; болевой синдром становится более выраженным, боль постоянная, чаще всего локализуется в правой подвздошной области (туберкулез кишечника в большинстве случаев поражает илеоцекальную область), не связана с приемом пищи.
Присоединяются признаки интоксикации: пациент отмечает выраженную общую слабость, недомогание, температура повышается до субфебрильных цифр, снижается вес. Клиническая картина туберкулеза кишечника характеризуется сменой фаз обострения и затихания: периодически возникают эпизоды гипертермии, усиления диспепсических явлений.
Осложнения
При отсутствии адекватного лечения и прогрессировании специфического процесса возможна перфорация пораженного участка кишечника, развитие ограниченного или разлитого перитонита. При поражении червеобразного отростка возникает симптоматика острого аппендицита. При прорыве очага в полость кишечника отмечается обильная диарея с примесью крови, не поддающаяся противовоспалительному и антидиарейному лечению. Если в патологический процесс вовлекаются мезентериальные лимфоузлы, пациент отмечает появление постоянных интенсивных тупых болей в области пупка, которые усиливаются при смене положения тела, физической нагрузке. Симптомы интоксикации нарастают.
Диагностика
В выявлении данной патологии важную роль играет настороженность специалистов в отношении туберкулеза кишечника, детальное обследование пациентов с неопределенной симптоматикой поражения кишечника, болями в правой подвздошной области. Консультация гастроэнтеролога позволяет предположить наличие специфического воспаления. В начале заболевания диагностика затруднительна, поскольку нет специфических исследований, позволяющих верифицировать туберкулез кишечника. В то же время, скудность симптоматики приводит к тому, что пациенты обращаются уже на поздних этапах, когда имеет место казеозный некроз.
- Лабораторные исследования. В клинических анализах крови определяется лейкоцитоз в нейтрофильным сдвигом, эозинофилия, лимфопения, ускорение СОЭ. Выявляется диспротеинемия. Копрологическое исследование дает возможность только установить тип нарушения пищеварения, микобактерии в кале крайне редко выявляются.
- Туберкулиновые пробы. Реакция Манту в диагностике туберкулеза кишечника имеет определенное значение, однако она положительна менее чем в половине случаев. Большей специфичностью обладают иммуноферментные тесты крови — квантифероновый и Т-Спот.ТБ.
- Рентгенологическое исследование. Выявление на обзорной рентгенограмме органов брюшной полости кальцинированных лимфоузлов свидетельствует о специфическом мезадените. Рентгенография кишечника с контрастированием дает информацию о локализации, распространенности и типе поражения. При язвенных дефектах определяется симптом «ниши»; при гипертрофическом типе воспаления выявляется бугристый инфильтрат; пораженный отдел кишки имеет неровные контуры, деформирован, складки утолщены, сглажены; визуализируются изъязвления и сужения подвздошной кишки. При раздувании газом кишка ригидна, ее подвижность ограничена перитонеальными сращениями. Отличием рентгенологической картины туберкулеза кишечника от таковой при неспецифическом язвенном колите является чередование пораженных участков кишечника со здоровыми.
- Эндоскопическое исследование кишечника. При проведении колоноскопии выявляются различные изменения: язвы неправильной формы, ригидность стенок, сужение просвета кишки, псевдополипы. Для верификации диагноза проводится эндоскопическая биопсия с гистологическим исследованием ткани. Однако и этот метод исследования не всегда информативен: при подслизистой локализации процесса или недостаточно глубокой биопсии возможна лишь картина неспецифического воспаления в биоптате. В ряде случаев проводится диагностическая лапароскопия.
Для уточнения диагноза и локализации процесса могут проводиться КТ, УЗИ органов брюшной полости, но данные методы самостоятельного значения не имеют. Дифференциальная диагностика туберкулеза кишечника проводится с неспецифическим язвенным колитом, болезнью Крона, аппендицитом, злокачественными новообразованиями, амилоидозом кишечника.
Лечение туберкулеза кишечника
Лечение пациентов с верифицированным туберкулезом кишечника проводится в специализированных отделениях противотуберкулезных диспансеров. Применяются препараты: изониазид, рифампицин, ПАСК, фтивазид. В связи с распространенностью устойчивых форм микобактерий целесообразно одновременное назначение двух препаратов. При отсутствии эффективности назначаются препараты второго ряда: циклосерин, этамбутол, этионамид. Лечение туберкулостатическими препаратами проводится в течение полутора-двух лет до полного исчезновения клинической симптоматики.
Лечение туберкулеза кишечника также включает диетотерапию. Назначается питание с достаточным количеством белков, углеводов, жиров, высокой питательной ценностью. Дополнительно проводится витаминотерапия. При развитии осложнений (перфорация кишечника, кровотечение, формирование свищей, кишечная непроходимость, перитонит) проводится хирургическое лечение.
Прогноз и профилактика
Прогноз при данном заболевании неблагоприятный. Это связано с преимущественным выявлением запущенных форм туберкулеза кишечника, высоким процентом пациентов, которые самостоятельно прекращают лечение в связи с побочными эффектами или недисциплинированностью, большим количеством осложнений, в том числе сужений просвета кишечника с непроходимостью, наличием устойчивости микобактерий к химиопрепаратам. Более благоприятный прогноз при поражении толстого отдела кишечника, поскольку возможно выполнение обширной резекции.
Специфическая профилактика туберкулеза, в том числе и абдоминальной локализации, заключается в вакцинировании BCG (эффективность достигает 80%). Под наблюдением фтизиатров должны находиться лица, имеющие иммунодефицит или получающие иммуносупрессивную терапию. Специфическая химиопрофилактика (пероральный прием изониазида в течение года) назначается людям, имеющим контакт с больным открытой формой туберкулеза, а также с положительным результатом туберкулиновых проб.
Туберкулёз — Обзор информации | Компетентно о здоровье на iLive
Клинические формы туберкулеза лёгких
Существует несколько форм туберкулеза, для них характерны различные осложнения, поэтому врач отделения интенсивной терапии обязан иметь минимальную информацию о разнообразии клинических форм туберкулеза. Однако традиционно лечение осложнений выполняют анестезиологи-реаниматологи. Необходимо отметить, что описание некоторых клинических форм сокращено (вследствие их малой значимости для интенсивного терапевта).
[1], [2], [3], [4], [5], [6], [7]
Диссеминированный туберкулёз лёгких
Для данной формы заболевания характерно образование множественных туберкулезных очагов продуктивного воспаления в лёгких, формирующихся в результате гематогенной, лимфогематогенной или лимфогенной диссеминации микобактерий туберкулёза. При гематогенной диссеминации очаги обнаруживают в обоих легких. При проведении неэффективного (или неадекватного) лечения заболевание переходит в хронический диссеминированный туберкулез легких с последующим развитием склероза, массивного фиброза и эмфиземы.
[8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Очаговый туберкулёз лёгких
Очаговый туберкулез легких характеризуется возникновением немногочисленных очагов размером 2-10 мм. Отличительной чертой данной формы заболевания считают небольшое количество клинических симптомов. Очаговый туберкулез рассматривают как малую форму туберкулеза. В результате лечения происходит рассасывание очагов или превращение их в рубцы. При обострении старых очагов отмечают их кальцинацию.
[21], [22], [23]
Инфильтративный туберкулёз лёгких
Образование казеозных очагов, распространяющихся на сегменты (или на доли) лёгкого, происходит при инфильтративном туберкулёзе. Нередко отмечают склонность данной формы заболевания к острому и прогрессирующему течению. При адекватном лечении инфильтраты могут регрессировать с восстановлением структуры легочной ткани. Иногда, несмотря на правильное лечение, происходит формирование соединительнотканных уплотнений на месте инфильтратов.
Казеозная пневмония
Казеозную пневмонию считают наиболее тяжелой формой туберкулеза. Данное заболевание отличает острое, прогрессирующее течение и высокая летальность, достигающая 100% при отсутствии лечения. В легких определяют зоны казеозного некроза с долевым или множественным лобулярным поражением. Различают лобарную и лобулярную казеозную пневмонию. При эффективном лечении на месте пневмонии происходит формирование фиброзно-кавернозного туберкулеза легких.
[24], [25], [26], [27], [28], [29], [30], [31], [32], [33]
Туберкулёма лёгких
Туберкулёма легких представляет капсулированный казеозный фокус диаметром более 1 см. Для данной формы заболевания характерно бессимптомное (или малосимптомное) хроническое течение. Среди всех пациентов с выявленными округлыми образованиями в легких туберкулему диагностируют немного реже, чем периферический рак. Данную форму заболевания не считают причиной смерти пациентов от туберкулеза.
Кавернозный туберкулёз
Кавернозный туберкулез легких обнаруживают по наличию воздушной полости в легком, причем воспалительные и фиброзные изменения стенки отсутствуют. Клинические симптомы, как правило, выражены слабо.
[34], [35], [36], [37], [38], [39]
Фиброзно-кавернозный туберкулёз
Фиброзно-кавернозный туберкулёз характеризуется наличием в легких камер с выраженным фиброзом не только стенки, но и окружающих тканей, а также образованием многочисленных очагов обсеменения. Для фиброзно-кавернозного туберкулеза типично длительное (со вспышками или непрерывное) прогрессирующее течение. Данная клиническая форма заболевания (и осложнения) — одна из основных причин гибели пациентов, страдающих туберкулезом легких.
[40], [41], [42], [43], [44], [45]
Цирротический туберкулёз лёгких
При цирротическом туберкулезе легких отмечают массивный фиброз легких и плевры и наличие активных и заживших туберкулезных очагов. Цирроз — результат деформирующего склероза легких и плевры. Пневмогенный цирроз, как правило, возникает как исход фиброзно-кавернозного туберкулеза. Пациенты, страдающие данной клинической формой заболевания, обычно погибают от лёгочно-сердечной недостаточности, легочного кровотечения и амилоидоза внутренних органов.
[46], [47], [48], [49], [50], [51], [52]
Туберкулёзный плеврит и эмпиема плевры
Туберкулезный плеврит — воспаление плевры с последующей экссудацией в плевральную полость. Может возникнуть как осложнение туберкулеза легких или туберкулеза других органов. Заболевание включает три клинические формы фибринозный (сухой) плеврит, экссудативный плеврит и туберкулезную эмпиему. Иногда туберкулезный плеврит протекает как самостоятельное заболевание (без симптомов туберкулёза других органов), в таком случае плеврит — первый признак туберкулезной инфекции. При туберкулезе плевры обнаруживают серознофибринозный или геморрагический плевральный выпот. При деструктивных формах туберкулеза легких каверна перфорирует в плевральную полость, куда попадает содержимое каверны. Затем происходит инфицирование плевральной полости и, как следствие, формирование эмпиемы. У больных с эмпиемой плевры часто диагностируют легочно-сердечную недостаточность, дыхательную недостаточность, амилоидоз внутренних органов.
В развитых странах туберкулезную эмпиему плевры считают казуистической формой. Чаще всего данное заболевание регистрируют в развивающихся странах. Так, одно китайское исследование было посвящено анализу плевральных выпотов и эмпиемы плевры у пациентов (рассматривали 175 случаев), поступивших в ОРИТ. В результате только у трех пациентов (из 175) при выполнении микробио-логического исследования обнаружили микобактерии туберкулеза.
Перечисленные заболевания — далеко не полный перечень клинических форм туберкулёза лёгких. Иногда диагностируют туберкулез бронхов, трахеи, гортани, туберкулезный лимфаденит и другие состояния, значительно реже требующие профессионального вмешательства интенсивного терапевта.
Туберкулёз центральной нервней системы
[53], [54], [55], [56], [57], [58]
Туберкулёзный менингит
Случаи заболевания туберкулезным менингитом в развитых странах регистрируют довольно редко. Например, в США регистрируют не более 300-400 случаев в год. При отсутствии адекватного лечения большинство пациентов умирают через 3-8 нед. На фоне лечения летальность составляет 7-65%. Туберкулезный менингит диагностируют как у детей, так и у взрослых. Как правило, заболевание возникает у больных туберкулёзом легких или туберкулезом других органов. Однако существуют упоминания о менингите как о единственном клиническом проявлении туберкулезного процесса. Нередко происходит распространение воспалительного процесса с оболочек не только на вещество мозга (менингоэнцефалит), но и на вещество оболочки спинного мозга (спинальная форма менингита).
Субфебрильная температура и общее недомогание — первые симптомы туберкулезного менингита. Затем отмечают гипертермию (до 38-39 °С), нарастание интенсивности головных болей (вследствие формирования гидроцефалии), присоединение рвоты. У некоторых пациентов развиваются менингеальные симптомы. Иногда заболевание начинается остро — с высокой температурой и возникновением менингеальных симптомов. Такую клиническую картину, как правило, наблюдают у детей. При отсутствии адекватного лечения возникает сопор и кома, после чего пациенты обычно погибают.
При выполнении анализа крови отмечают лейкоцитоз с палочкоядерным сдвигом, иногда количество лейкоцитов соответствует норме. Характерна лимфопения и увеличение СОЭ.
В диагностике туберкулезного менингита большое значение имеет исследование СМЖ. Обнаруживают цитоз (повышенное содержание клеточных элементов) с преобладанием лимфоцитов (100-500 клеток/мкл), повышение содержания белка до 6-10 г/л (за счёт грубодисперсных фракций). Регистрируют снижение количества хлоридов и глюкозы. При туберкулезном менингите в изъятой в пробирку СМЖ через сутки отмечают выпадение фибрина (в виде сеточки или ёлочки). Если спинномозговую пункцию проводили до начала специфической терапии, то в жидкости иногда обнаруживают микобактерии туберкулёза (менее чем в 20% случаев) Иммуноферментный анализ СМЖ позволяет выявить противотуберкулёзные антитела (в 90% случаев).
Туберкулёзный менингит требует проведения продолжительного лечения в течение 9-12 мес. Кроме специфической противотуберкулезной терапии назначают глюкокортикоидные препараты. Считают, что прием глюкокортикоидов в течение месяца и последующее постепенное снижение дозы препаратов позволяет уменьшить вероятность развития отдаленных неврологических осложнений и их количество. Особенно хороший эффект данных препаратов регистрируют у детей. При обнаружении признаков гидроцефалии назначают дегидратационную терапию, производят люмбальные пункции с целью выведения 10-20 мл СМЖ. При тяжелой внутричерепной гипертензии рекомендуют выполнять хирургическую декомпрессию. Неврологические осложнения возникают у 50% выживших пациентов.
Туберкулёма мозга
Туберкулему мозга чаще всего диагностируют у детей и молодых пациентов (до 20 лет). Заболевание развивается у пациентов с туберкулезом различных органов или с туберкулезом внутригрудных лимфатических узлов, но у некоторых пациентов туберкулема мозга возникает как единственная клиническая форма. Локализация туберкулем разнообразна — их обнаруживают в любой области мозга. Для данного заболевания характерно волнообразное течение с ремиссиями Туберкулема протекает на фоне длительного субфебрилитета. Отмечают головную боль, тошноту и рвоту, нередко определяют менингеальные симптомы. Выраженность и наличие неврологической симптоматики зависит от локализации туберкулемы
На обычных рентгенограммах туберкулему определяют, в основном, при отложении в ней солей кальция. Поэтому основным методом диагностики туберкулёмы считают компьютерную и магнитно-резонансную томографию.
Лечение — только хирургическое. Оперативное вмешательство выполняют на фоне приёма противотуберкулёзных препаратов в течение всего предоперационного и послеоперационного периода.
[59], [60], [61], [62], [63], [64], [65], [66], [67], [68]
Сердечно-сосудистый туберкулез
[69], [70], [71], [72], [73], [74], [75]
Туберкулёзный перикардит
В странах с низким уровнем заболеваемости туберкулёзом данную клиническую форму считают тяжелым, но редким его осложнением, возникающим чаще у пожилых людей и пациентов с ВИЧ-инфекцией. В России туберкулезный перикардит регистрируют достаточно часто по данным патологоанатомических исследований, вовлечение сердца в патологический процесс обнаруживают у 1,1-15,8% пациентов, умерших от туберкулёза легких. Иногда перикардит — первый клинический признак туберкулеза. Однако, как правило, перикардит диагностируют в сочетании с туберкулезом других органов. Нередко отмечают поражение плевры и брюшины (полисерозит).
Характерно подострое начало заболевания, маскируемое клиническими симптомами туберкулеза с лихорадкой, одышкой и уменьшением массы тела. В некоторых случаях заболевание дебютирует остро и сопровождается болями за грудиной и шумом трения перикарда. Почти всегда обнаруживают перикардиальный выпот, в тяжелых случаях развивается тампонада сердца. При исследовании экссудата (в основном, гемморрагической природы) в нем обнаруживают большое количество лейкоцитов и лимфоцитов, а в 30% случаев — микобактерии туберкулёза. Биопсия позволяет установить диагноз туберкулезного перикардита в 60% случаев.
Для установления точного диагноза большое значение имеет рентгенологическая диагностика, КТ и УЗИ.
Основной метод лечения — химиотерапия, но иногда прибегают к оперативному вмешательству и вскрытию перикарда.
Кроме перикарда, при туберкулезе нередко отмечают вовлечение в патологический процесс миокарда, эндокарда, эпикарда, аорты и коронарных артерий.
Костно-суставной туберкулёз
Костно-суставной туберкулез — заболевание, поражающее любые участки скелета. Наиболее частые локализации — позвоночник, тазобедренный, коленный, локтевой и плечевой суставы, а также кости кистей и стоп. Возникает в результате лимфогематогенного распространения инфекции. Процесс может распростра-няться на окружающие костные и мягкие ткани и вызывать развитие абсцессов и свищей.
Основные методы лечения — специфическая химиотерапия и оперативные вмешательства, направленные на удаление очага инфекции и восстановление функций костей и суставов.
Урологический туберкулёз
В результате гематогенного или лимфогематогенного распространения инфекции происходит поражение почек, мочеточников или мочевого пузыря. Туберкулез почек (нередко сочетающийся с туберкулёзом других органов) — признак генерализованной туберкулёзной инфекции. При разрушении почечной ткани образуется каверна, открытая в лоханку. Вокруг каверны возникают новые полости распада с последующим формированием поликавернозного туберкулёза. В дальнейшем процесс нередко распространяется на лоханку, мочеточники и мочевой пузырь. Лечение — специфическая химиотерапия и оперативные вмешательства.
Абдоминальный туберкулёз
В течение многих десятилетий заболевание диагностировали достаточно редко, поэтому некоторые специалисты относят абдоминальный туберкулез (наряду с казеозной пневмонией) к реликтовым формам. Однако в последние 10-15 лет отмечают резкое увеличение распространенности данной патологии. В первую очередь происходит поражение брыжеечных лимфатических узлов и образование туберкулезного мезаденита. Нередко регистрируют распространение процесса на другие группы лимфатических узлов брюшной полости, а также на брюшину, кишечник и органы малого таза. При хронических формах нередко отмечают кальцинацию лимфатических узлов. Как правило, туберкулезный перитонит, иногда возникающий как самостоятельное заболевание, — осложнение генерализованного туберкулеза или туберкулеза органов брюшной полости. Туберкулез кишечника также иногда развивается как самостоятельное заболевание, но в основном его обнаруживают при прогрессировании туберкулеза внутрибрюшных лимфатических узлов или других органов. Туберкулёзные язвы кишечника могут вызывать прободение его стенки.
Для установления диагноза большое значение имеет лапароскопия с биопсией подозрительных на туберкулез участков.
Лечение — длительная (до 12 мес) химиотерапия. Оперативное лечение обычно выполняют при развитии таких осложнений абдоминального туберкулеза, как кишечная непроходимость, прободение туберкулезных язв.
[76], [77], [78], [79], [80], [81], [82], [83], [84], [85], [86], [87], [88], [89]
Другие клинические формы туберкулёза
Другие клинические формы заболевания, например туберкулез половых органов, кожи, глаз, имеют меньшее значение для интенсивного терапевта.
Классификация туберкулеза
- Туберкулез легких
- Диссеминированный туберкулез легких
- Очаговый туберкулез легких
- Инфильтративный туберкулез легких
- Казеозная пневмония
- Туберкулема легких
- Кавернозный туберкулез
- Фиброзно-кавернозный туберкулез
- Цирротический туберкулез легких
- Туберкулезный плеврит и эмпиема плевры
- Туберкулез бронхов
- Туберкулёз трахеи
- Туберкулёз гортани
- Туберкулезный лимфаденит
- Туберкулез ЦНС
- Туберкулезный менингит
- Туберкулезный менингоэнцефалит
- Спинальная форма туберкулёзного менингита
- Туберкулема мозга
- Туберкулезный менингит
- Сердечно-сосудистый туберкулез
- Туберкулезный перикардит
- Костно-суставной туберкулез
- Урологический туберкулез
- Абдоминальный туберкулез
- Другие клинические формы туберкулёза
- Туберкулез половых органов
- Туберкулез кожи
- Туберкулез глаз
- Другие клинические формы туберкулёза
[90], [91], [92], [93], [94], [95], [96], [97], [98], [99], [100], [101]
Абдоминальный туберкулез: причины и лечение
Абдоминальный туберкулез диагностируют при поражении пищеварительного тракта, брюшины, лимфатических узлов брыжейки тонкой кишки, забрюшинной полости.
Туберкулез такой локализации фтизиатры считают особо сложным. Он протекает без выраженных симптомов, диагностируют заболевание у небольшого количества пациентов. Часто болезнь путают с другими патологическими отклонениями брюшины.
Проблема с диагностикой вызывает запущенную форму, тяжелые осложнения.
Прогноз терапии зависит от своевременной постановки правильного диагноза.
Причины и признаки поражения органов брюшной полости


Абдоминальный туберкулез чаще проявляется вторично, во время прогрессирования патологии легких. Первичное заражение наблюдается при прямом попадании микобактерий в кишечник. Желудочный сок блокирует всасывание туберкулезной палочки, поэтому первичное заражение наблюдается крайне редко. Чаще попадают микроорганизмы из других органов, зачастую из легких.

 Развиваются бактерии во время ослабления всего организма, снижении иммунной системы. Провоцирующими факторами являются различные заболевания кишечника, нерегулярное употребление пищи, отсутствие полноценного питания, нарушения в эндокринной системе, беременность, родовая деятельность, аборты.
Развиваются бактерии во время ослабления всего организма, снижении иммунной системы. Провоцирующими факторами являются различные заболевания кишечника, нерегулярное употребление пищи, отсутствие полноценного питания, нарушения в эндокринной системе, беременность, родовая деятельность, аборты.
У новорожденных детей инфицирование наблюдается через зараженное грудное молоко.
Рекомендации докторов: зараженной матери применять искусственное кормление.

 Патологические изменения в брюшной полости зависят от глубины проникновения инфекции.
Патологические изменения в брюшной полости зависят от глубины проникновения инфекции.
Абдоминальный туберкулез вызывает общую слабость организма, усталость, нарушения пищеварения, что способствует быстрой потере веса.
А также наблюдаются общие признаки патологии:
- повышение температуры тела;
- головная боль, раздражительность;


- нестабильный сон;
- повышенное потовыделение;
- болевые ощущения в сердце, тахикардия;
- снижается артериальное давление;
- у больного может развиться чувство страха, депрессивное состояние.
Туберкулез брюшины классифицируется:
СЕНСАЦИЯ ! Перейди по ссылке:


- Туберкулез кишечника вызывает кровотечение, развитие перитонита, абсцессов брюшины, рубцевание, которые провоцируют полную или частичную непроходимость кишки.
- Патологию брюшины называют туберкулезным перитонитом, он вызывает непроходимость кишечника, абсцесс брюшины.
- Инфицирование лимфатических узлов или других органов брюшины – печени, желудка, селезенки.
- Может наблюдаться сочетание поражения разных тканей брюшной полости.
Зависимо от локализации у больного появляются различные симптомы, болезнь требует правильного диагностического обследования, адекватного лечения.
Виды поражений
Абдоминальный туберкулез делится на несколько видов.
Туберкулёзный перитонит

 Туберкулез брюшины возникает вследствие осложненных процессов в лимфатических узлах брюшной поверхности, половой системе, кишечнике.
Туберкулез брюшины возникает вследствие осложненных процессов в лимфатических узлах брюшной поверхности, половой системе, кишечнике.
Различают следующие формы перитонита:
- Бугорковый недуг развивается при туберкулезной язве. Заболевание характеризуется повышенной температурой тела, болит живот, на языке видно белый налет, стенка брюшины напряжена. Таких больных, с диагнозом бугорковый перитонит, требуется срочно доставить в медицинское учреждение для оперативного вмешательства.


- Экссудативный туберкулёзный перитонит развивается постепенно, проявляется болевыми ощущениями в животе, нарушением стула, общей слабостью.
- Перитонит слипчивой формы характеризуется множественными спайками, что может вызвать кишечную непроходимость. Пациент жалуется на постоянную усталость, тошноту, боль, нарушение стула.
Патологические изменения брюшной полости, клинические проявления болезни зависят от глубины проникновения. Для заболевания характерны спаечные процессы, утолщение брюшины.
Специалисты настаивают, при первых симптомах нужно обращаться в медицинскую клинику для полного обследования.
Туберкулез кишечника

 Во время диагностики заболевания опытные врачи в рекомендациях советуют дифференцировать болезнь от аппендицита, колита, опухоли.
Во время диагностики заболевания опытные врачи в рекомендациях советуют дифференцировать болезнь от аппендицита, колита, опухоли.
Патологические изменения происходят медленно, могут не вызывать симптомов.
При дальнейшей интоксикации характерны следующие проявления:
- болевые ощущения в животе, ноющий дискомфорт вокруг пупка;
- наблюдается тошнота, рвотные позывы, отрыжка;
- пропадает аппетит;


- запоры чередуются с поносом, при обычном питании;
- при визуальном осмотре живот надутый, без деформации;
- ощупывание причиняет боль в правой подвздошной области;
- редко в кале можно обнаружить гнойную слизь, кровь.
Следует прислушиваться к рекомендациям врачей, своевременно лечить все заболевания кишечника, не допускать хронической формы и осложнений.
СЕНСАЦИЯ ! Перейди по ссылке:
Туберкулёзный мезаденит
Воспалительная реакция лимфатических узлов брюшины специалисты называют мезаденитом. Недуг развивается самостоятельно или как осложнение других патологических отклонений. Чаще наблюдается у детей или в подростковом, юношеском возрасте. Отличается симптоматикой интоксикации: постоянная слабость, повышенная потливость, человека тошнит, он перестает употреблять еду, теряет вес.

 При заболевании чередуется обострение с ремиссией, может протекать в острой и хронической форме. Причины болезни не изучены полностью. Бывают случаи, когда мезаденит развивается на фоне патологического процесса, при аппендиците, кишечной инфекции. Чтобы не допустить осложнения, необходимо прислушиваться к рекомендациям докторов, своевременно лечить детей. Туберкулезный мезаденит способен развиваться после неправильного лечения простуды, носоглотки, ангины. Патогенные бактерии могут проникнуть в кишечник через слюну или кровь.
При заболевании чередуется обострение с ремиссией, может протекать в острой и хронической форме. Причины болезни не изучены полностью. Бывают случаи, когда мезаденит развивается на фоне патологического процесса, при аппендиците, кишечной инфекции. Чтобы не допустить осложнения, необходимо прислушиваться к рекомендациям докторов, своевременно лечить детей. Туберкулезный мезаденит способен развиваться после неправильного лечения простуды, носоглотки, ангины. Патогенные бактерии могут проникнуть в кишечник через слюну или кровь.
Мезаденит способен вызывать осложнения: абсцесс брюшины, гнойное состояние лимфоузлов, спайки, непроходимость кишечника.
Во время лечения детей родителям следует соблюдать рекомендации лечащего врача, чтобы предотвратить тяжелые последствия.
Другие локализации туберкулеза

 Поражение туберкулезной палочкой пищевого тракта и желудка наблюдается нечасто. Больных беспокоит тупая боль за грудиной, отрыжка, тошнота, теряется интерес к еде. По рекомендации специалистов необходимо пройти рентгеноскопию, гистологию, УЗИ.
Поражение туберкулезной палочкой пищевого тракта и желудка наблюдается нечасто. Больных беспокоит тупая боль за грудиной, отрыжка, тошнота, теряется интерес к еде. По рекомендации специалистов необходимо пройти рентгеноскопию, гистологию, УЗИ.
Поражение печени рассматривают трех форм: милиарная, диффузная, очаговая. В органе образуются гранулемы, развивается абсцесс печени. У больных наблюдается желтуха, печень увеличивается. Для диагностики заболевания применяют лапароскопию, гистологию.
Туберкулез мочевого пузыря, поджелудочной железы наблюдается в редких случаях.
Диагностические методы и лечение
Диагностировать абдоминальный туберкулез очень сложно, со времени первого проявления болезни проходит длительное время. Следует регулярно проходить флюорографию, любое изменение организма требует консультации специалиста, важно соблюдать все рекомендации докторов.

 При подозрении на туберкулез следует пройти обследование:
При подозрении на туберкулез следует пройти обследование:
- рентгеновский снимок грудной клетки;
- общие анализы крови, мочи;
- сбор мокроты;
- ультразвуковое исследование, компьютерная томография;
- биопсия, гистология.
Обязательную диагностику можно пройти в поликлинике, для дополнительного обследования обратиться в клинику с современной аппаратурой, опытными специалистами.
Лечение туберкулеза проводится по общепринятой методике. Основной способ – это химиотерапия, с употреблением антибиотиков, других назначенных медикаментов.

 Важно соблюдать рекомендации по питанию, рацион должен состоять из легкоусвояемых продуктов, витаминов:
Важно соблюдать рекомендации по питанию, рацион должен состоять из легкоусвояемых продуктов, витаминов:
- Лечение может длиться около года, длительность терапии зависит от распространения патологии.
- Эффективность наступит быстрее, если соблюдать специальную диету, употреблять кисломолочные продукты.
- Во время обострения пациенту необходимо придерживаться постельного режима.
- Оперативное вмешательство рекомендуют при тяжелом осложнении.
Выздоровление пациента зависит от своевременного диагностирования, эффективности медикаментозной терапии.
Для профилактики, следует не допускать хронических болезней пищевода, регулярно обследоваться при контактах с инфицированными людьми.
Туберкулез кишечника и брюшины (абдоминальный): симптомы, лечение и прогноз
Абдоминальный туберкулёз поражает пищеварительную систему: желудок, двенадцатиперстную кишку, кишечник, брюшину, брыжеечные и забрюшинные лимфатические узлы. В структуре внелегочной туберкулезной инфекции на его долю приходится около 3%, поскольку часто абдоминальный туберкулез остается не диагностированным. Симптоматику можно перепутать с воспалением любого органа пищеварительного тракта.
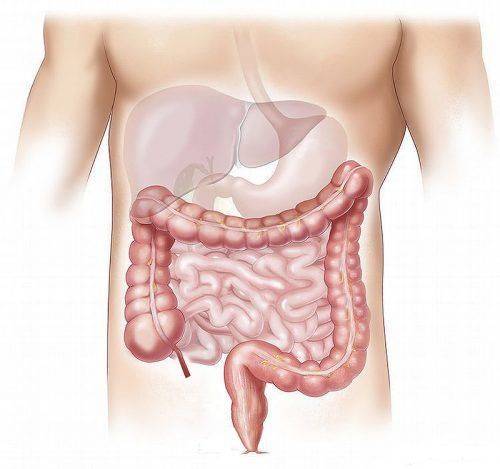
Критерии четкой диагностики отсутствуют.
Причины и пути инфицирования
Причина абдоминального туберкулеза хорошо известна — палочка Коха или микобактерия туберкулеза. Основных путей заражения два: вторичное инфицирование лимфо-гематогенно из очага в легком или в другом органе и первичное — алиментарным путем, что случается крайне редко. Зараженные коровы – переносчики инфекции, которая может попасть в человеческий организм через нестерилизованные молочные продукты. В случае алиментарного поражения в специфический воспалительный процесс вовлекаются регионарные лимфоузлы (мезаденит) и брюшина. Распространение инфекции и тяжесть течения патологического процесса зависит от иммунитета пациента и вирулентности микробов. Часто обострение абдоминального туберкулеза вызывают беременность, роды, аборт, неспецифические заболевания желудочно-кишечного тракта.
Классификация
Различают острый и хронический туберкулез пищеварительной системы. Кроме того, по локализации выделяют:
- Мезаденит (лимфоузлы забрюшинного пространства и брыжейки).
- Перитонит (воспаление брюшины).
- Поражение кишечника.
Если микобактерии размножаются в лимфоузлах, то ткани органа претерпевают ряд морфологических изменений:
- Образование казеозных масс.
- Фиброзную пролиферацию.
- Индуративное уплотнение.
Если в процесс вовлечена брюшина, то изменения от воспаления до перитонита включают ряд этапов:
- Формирования бугорков.
- Экссудативное воспаление.
- Слипчивая фаза.
- Экссудативно-слипчивая.
- Фаза образования язв и некроза.
При распространении патологического процесса в кишечнике выделяют:
- Латентную форму.
- Аллергическую форму.
- Диарейно-диспепсическую форму.
- Интоксикационную форму.
Разнообразие клинико-морфологических проявлений объясняет отсутствие какой-либо специфической симптоматики при абдоминальном туберкулезе.
Симптоматика
Общим симптомом для любой формы заболевания является быстрая потеря веса и выраженная интоксикация. Все другие симптомы не патогномоничны и могут быть расценены как проявления неспецифического поражения желудочно-кишечного тракта.
Диагностика
Важно обратиться к тем специалистам, которые имеют достаточную квалификацию. Отсутствие явной симптоматики подвергает инфицированного серьёзной опасности. Методы и средства диагностирования зачастую не дают возможности вовремя обнаружить очаг воспаления.
В перечень диагностики входит ряд обследований:
- Сбор анамнеза (контакт с больным туберкулезом).
- Осмотр, пальпация, перкуссия илеоцекальной области.
- ОАК, ОАМ дает представление о наличии и степени воспалительного процесса в организме.
- Туберкулиновые пробы (вираж, гиперергия).
- Копрограмма.
- Рентгенографический снимок
- Лапароскопия и лапаротомия.
- Гистология и бакпосев материала, полученного при операции на питательные среды с определением чувствительности к антибилтиками
- УЗИ.
- Компьютерная томография.
- Радионуклидное исследование.
- Экссудативный процесс требует пункции брюшной полости.
Они дают возможность обнаружить абдоминальный туберкулёз на ранней стадии.

Лечение
Основной метод — химиотерапия. Лечение комплексное. одновременно с антибактериальными препаратами по индивидуальным схемам назначают патогенетическую и симптоматическую терапию. Обязательное витамино и минералолечение, сбалансированный рацион питания с преобладанием белков и легкоусваиваемых жиров. Калорийность диеты рассчитывает специалист на полгода вперед. Обязательны реабилитационные мероприятия, санаторно-курортное лечение. Обязателен диспансерный учет с проведением профилактических курсов специальной терапии в случае необходимости.
Прогноз и профилактика
Прогноз зависит от своевременной диагностики и лечения. Для предупреждения заболевания существует профилактика. Следует периодически проходить флюорографическое обследование, профосмотры и диспансеризацию, соблюдать правила личной гигиены, употреблять в пищу только подвергшиеся термической обработке продукты животноводства.
Видеолапароскопические вмешательства в диагностике и лечении абдоминальных форм туберкулеза
Актуальность. За последнее десятилетие в условиях миграции населения, социально-экономических потрясений, снижения уровня жизни, роста иммунодефицитных состояний, развития резистентности к препаратам существенно ухудшилось качество жизни населения [1, с. 36; 2, с. 45; 6, с. 895].
К социально обусловленным заболеваниям современности относят ВИЧ/СПИД, вирусные гепатиты, туберкулез. Высокой остается смертность от инфекционных болезней, на которую, по данным ВОЗ, на территории земного шара приходится 25–45% случаев. Основными причинами данных смертей являются туберкулез, вирусные гепатиты, пневмония, корь, диареи и ВИЧ-инфекция [3, с. 24].
Повсеместно регистрируются рост заболеваемости туберкулезом как легочных, так и внелегочных локализаций и смертности от него. Ухудшению эпидемиологической ситуации по туберкулезу, кроме прочих факторов, способствуют его позднее выявление, наличие сопутствующей соматической патологии. Неблагоприятное влияние на эпидемиологическую ситуацию по туберкулезу оказывает также рост лекарственной устойчивости возбудителя [1, с. 36; 2, с. 48; 3, с. 24; 5, с.29].
Вместе с тем изменилась структура клинических форм туберкулеза как легочных, так и внелегочных локализаций. У половины больных внелегочным туберкулезом диагностируют запущенные формы заболевания, каждый второй-четвертый пациент с внелегочным туберкулезом становится инвалидом, что свидетельствует о крайне неудовлетворительном его выявлении и лечении [5, с. 28; 6, с. 895].
Абдоминальный туберкулез (АТ) занимает особое положение среди других форм внелегочного туберкулеза, поскольку он представляет значительные сложности в диагностике и считается до настоящего времени редкой патологией. Сложности проблемы АТ определены еще и тем, что клиническая классификация включает в себя различные формы: туберкулез кишечника, брюшины и туберкулезный мезаденит [4, с.351].
Диагноз АТ устанавливается по морфологическим критериям при обнаружении специфических туберкулезных гранулем (87,3%), по комплексу клинических параметров с использованием рентгенологических, ультрасонографических, микробиологических методов, а также туберкулинодиагностики и пробного лечения (12,7%). В трети случаев АТ диагностируется постмортально [1, с.36; 2, с. 45; 3, с. 23].
Говоря о диагностике и тактике лечения АТ, остаются нерешенными ряд проблем: заболевание диагностируется поздно, даже у лиц группы риска; сложна дифференциальная диагностика с другими заболеваниями органов брюшной полости и малого таза; не определены предпочтительные методы верификации АТ; не всегда очевиден выбор метода хирургического лечения АТ; сложности представляет профилактика послеоперационных осложнений. В этой связи, усовершенствование существующих и поиск новых диагностических методов, а также определение адекватного хирургического, терапевтических методов лечения является актуальной проблемой в лечении АТ [3, с. 32; 5,с. 29].
Цель исследования: улучшение результатов диагностики и лечения больных абдоминальным туберкулом путем применения видеолапароскопических вмешательств.
Материалы и методы. Нами проанализирован опыт лечения 64 больных с верифицированным диагнозом и подозрением на АТ, находившихся на стационарном лечении в отделении внелегочного туберкулеза Республиканского специализированного научно-практического медицинского центра фтизиатрии и пульмонологии Министерства здравоохранения Республики Узбекистан в период 2016-2017 гг.
Мужчин было 41 (64,1%), женщин – 23 (35,9%). Возраст пациентов варьировал от 18 до 44 (24,7±4,7) лет.
Все пациенты госпитализировались с жалобами на умеренные боли в животе, слабость, снижение аппетита, подъемы температуры тела, диарею, сменяющуюся запорами.
При направлении пациентов с подозрением на АТ, проводился тщательный сбор жалоб и анамнеза заболевания. Такие признаки как боли в эпигастрии, по ходу тонкого, толстого кишечника, тошнота, рвота, запоры, жидкий стул, давали основание заподозрить спец. Процесс в брюшной полости. При физикальном осмотре обращали внимание на наличие болей в животе, выпячиваний передней брюшной стенки, флюктуации, определение перитониальных симптомов.
При проявлении одного из симптомов заболевания, наряду с лабораторными анализами, исследование дополнялось УЗИ органов брюшной полости, при котором особо обращали внимание на лимфатические узлы брюшной полости, забрюшинного пространства и органов малого таза; прослойки или скопление свободной жидкости в брюшной полости и малом тазу, наличие или отсутствие перистальтики кишечника, диаметр портальной и селезеночных вен, и диаметр общего желчного протока, с целью исключения цирроза печени.
При отсутствии косвенных УЗИ признаков, и имеющейся клиники АТ, исследование дополняли мультислайсной компьютерной томографией (МСКТ) органов брюшной полости. При этом также определяли реакцию, увеличение лимфоузлов органов брюшной полости и забрюшинного пространства, наличие свободной жидкости, отсутствие объемного образования брюшной полости.
При наличии косвенных признаков кишечной непроходимости всем пациентам выполнялся пассаж бариевой взвеси по желудочно-кишечному тракту, а при положительных лабораторных данных, подтверждающих спец. процесс, а так же одного из признаков УЗИ или МСКТ (л/у и свободной жидкости брюшной полости) и исключении злокачественного процесса, наличие или отсутствие реакции туберкулиновых проб, пациентов госпитализировали в отделение, которым выполняли диагностическую лапароскопию (ДЛ).
ДЛ проводили на лапароскопической стойке фирмы KarlStоrz (Германия) с набором инструментария для диагностических манипуляций. Видеолапароскопия выполнялась под общей анестезией в положении Фовлера. После предварительного наложения карбоксиперитонеума с помощью иглы Veress, в нижней точке Калька, вводился десятимиллиметровый троакар с 30 градусной торцевой оптикой (фирмы KarlStorz) и осуществлялся осмотр брюшной полости.
Ревизия органов брюшной полости начиналась с осмотра правой доли печени, желчного пузыря, гепатодуоденальной и круглой связки печени, луковицы двенадцатиперстной кишки. После чего, наклонив операционный стол вправо на 15 градусов, осматривались левая доля печени, желудок, селезенка, левый боковой канал. Для отведения, удержания, инструментальной пальпации и взятия биопсии вводился дополнительный пятимиллиметровый троакар в левой или правой подвздошных областях. Для осмотра органов малого таза, сигмовидной кишки, брюшины малого таза больным придавали положение Тренделенбурга. В последнюю очередь осматривались большой сальник, мезоколон и брыжейку тонкой кишки с висцеральной брюшиной во всех отделах.
Во время ДЛ тщательно осматривалось: наличие спаечного процесса брюшной полости, наличие увеличенных лимфоузлов ворот печени, большого сальника, брыжейки тонкого и толстого кишечника, имелось ли поражение париетальной брюшины малого таза, поражение спец. процессом гениталий у женщин, наличие асцита.
Во всех случаях производился забор биоптата: париетальная брюшина, лимфоузлы из брыжейки тонкого или толстого кишечника для гистологической верификации природы заболевания. При необходимости диагностический этап сопровождался лечебными манипуляциями: лапароскопической санацией брюшной полости, лапароскопическим адгезиолизисом, дренированием брюшной полости.
Результаты исследований и их обсуждение
Комплексное исследование показало, что в 42 (65,2%) наблюдениях при подозрении на АТ был дополнительный спец. процесс легких, диагностированный в 36 случаях, и в 6 наблюдениях было поражение периферических лимфоузлов.
10 (15,6%) больных были госпитализированы с верифицированным диагнозом АТ, это пациенты, которым были ранее выполнены операции на органах брюшной полости в других клиниках, с морфологической верификацией спец. процесса, причем в 10 случаях операции выполнялись по поводу острых хирургических заболеваний и диагноз абдоминальный туберкулез был выставлен после морфологического исследования удаленных органов. Этим пациентам проводилась стандартная терапия 1 и 2 линии.
В остальных случая нами выполнена диагностическая и лечебная лапароскопия. Так, в 14 (21,9%) наблюдениях, исследования носили диагностический характер и ограничивались лишь визуальным осмотром органов брюшной полости с обязательным забором лимфатических узлов из брыжейки тощей кишки, патологических образований брюшины и забора асцитической жидкости брюшной полости (рис. 1-3).
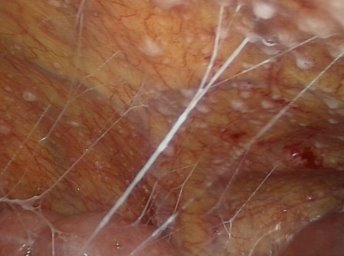
Рис. 1. Просовидные» высыпания на париетальной брюшине при ДЛ
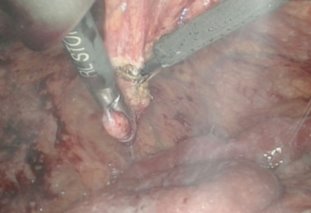
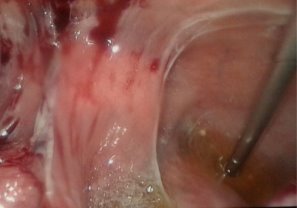
Рис. 2-3. Забор биоптата при диагностической лапароскопии с листка париетальной брюшины (рис. 2), а также забор асцитической жидкости для цитологического исследования во время ДЛ (рис. 3).
40 больным были выполнены лечебные лапароскопические вмешательства. Так в 23 (35,9%) наблюдениях были выполнены лапароскопические санации брюшной полости. Причиной 1 (1,6%) лапароскопической санации явился туберкулезный перитонит. Для этого, после предварительной ДЛ и биопсии выполнялась аспирация перитониального экссудата брюшной полости. Для санации брюшной полости использовался раствор Декасана, в разведении 1:3 с физиологическим раствором. При этом использовалось от 2 до 4,5-5 литров дез. раствора. Операции заканчивались дренированием полостей малого таза и подпеченочного пространства при необходимости (рис. 4-5).
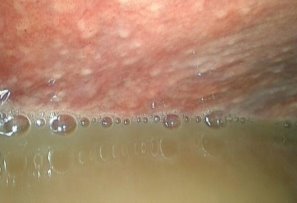
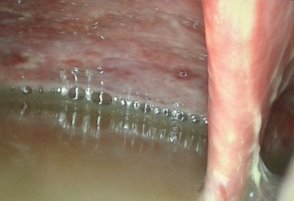
Рис. 4-5. Большое скопление перитониального экссудата в левом боковом кармане (рис. 4.), а также надпеченочной области (рис. 5).
17 (26,5%) больным выполнен лапароскопический адгезиолизис. Показанием к данному виду вмешательства явился спаечный процесс брюшной полости и кишечника, активная кишечная перистальтика, отсутствие пареза и выраженной дилатации кишечника, данные, которых представлены на рис. 6-8.
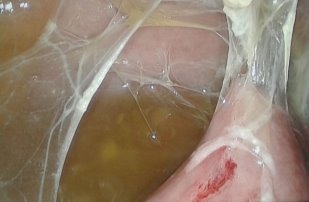
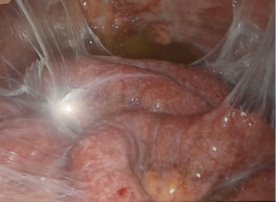
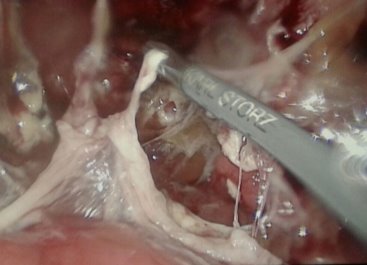 Рис. 6-7. Рыхлый спаечный процесс между передней брюшной стенкой (рис. 6) и петлями тонкого кишечника (рис. 7)
Рис. 6-7. Рыхлый спаечный процесс между передней брюшной стенкой (рис. 6) и петлями тонкого кишечника (рис. 7)
Рис. 8. Удаление спаек с поверхности кишечника при лапароскопическом адгезиолизисе
Сравнительный анализ клинической эффективности проводимого лечения контролировали по количеству отделяемого по дренажам из брюшной полости, восстановлении полной перистальтики кишечника, снижению общей интоксикации.
Активизация пациентов после видеолапароскопических вмешательств производилась в тот же день. Дренажи из брюшной полости удалялись на 3-4-е сутки после предварительного УЗИ-контроля брюшной полости, отсутствию свободной жидкости в брюшной полости.
Летальных исходов и конверсий после лапароскопических вмешательств не было, однако в 1 (1,6%) наблюдении после лапароскопической санации брюшной полости на 1-е сутки после операции отмечалось поступление кишечного содержимого по дренажу, установленному в правом боковом канале и развитием местного калового перитонита. В экстренном порядке было выполнена операция подвесная илеостомия на катетере Фоллея, санация и дренирование брюшной полости. Причиной данного состояния явилось частичное разрушение внутреннего кишечного свища, вследствии лапароскопической ревизии на фоне спаечного процесса кишечника. Было выполнено подшивание свищевого хода с помощью катетера Фоллея к передней брюшной стенке, т.е. был сформирован наружный тонкокишечный свищ по типу «двухстволки», закрывшийся самостоятельно на 24-е сутки после операции. Пациент был выписан из стационара на 34-е сутки в удовлетворительном состоянии.
Анализ морфологических результатов исследований после лапароскопических вмешательств позволил в 34 (85%) наблюдениях не только подтвердить диагноз абдоминальный туберкулез, но и сделать заключение о генерализованной форме спец. процесса.
В 1 (2,5%) случае был установлен диагноз мезотелиомы брюшной полости, у 2 (5%) больных верифицирован генитальный туберкулез, а 3 (7,5%) исключен спец. процесс органов брюшной полости и пациенты были выписаны в профильные стационары (табл. 1).
Таблица 1
Характер оперативных вмешательств у больных с подозрением на АТ
№ | Вид вмешательства | Причина | Количество наблюдений |
Лапароскопическая санация и дренирование брюшной полости | Туберкулезный перитонит | 1 (1,6%) | |
Лапароскопическая санация и дренирование брюшной полости | Абдоминальная форма туберкулеза | 22 (34,4%) | |
Диагностическая лапароскопия | Верификация диагноза | 14 (21,9%) | |
Лапароскопический адгезиолизис | Верификация диагноза и ликвидация спаечной болезни | 17 (26,5%) |
Анализ полученных результатов в наших исследованиях позволил подтвердить тот факт, что использование видеолапароскопии позволяет повысить диагностическую ценность исследования, улучшить непосредственные результаты исследований.
Выводы:
- Видеолапароскопия является высокоинформативным методом, позволяющим произвести визуальную и морфологическую диагностику патологического процесса органов брюшной полости.
- При подозрении на абдоминальные формы туберкулеза исследование целесообразно дополнять диагностической лапароскопией.
- Лапароскопическая санация брюшной полости в комплексе с противотуберкулезной терапией является эффективным методом лечения АТ.
Литература:
- Онкологические «Маски» Абдоминального Туберкулеза./ Арямкина О.Л., Савоненкова Л.Н.// Российский онкологический журнал. – 2016. – N 6. – С.34-37.
- Комплексное обследование больных при подозрении на абдоминальный туберкулёз с использованием малоинвазивных технологий./ Баринов В.С., Ариэль Б.М., Соловьева М.А.// Ж. Туберкулез и болезни легких. – 2011. – N 7. – С.45-48.
- Видеолапароскопическая диагностика и лечение абдоминального туберкулеза / Р.Т. Меджидов, М. И. Кутиев // Эндоскопическая хирургия. – 2007. – №6. – С. 21-24.
- Клиника абдоминального туберкулеза в современных условиях / Н.Н. Парпиева, М.А. Хакимов, К.С. Мухаммедов, Ш. Ш. Массавиров // Материалы YIII Российского съезда фтизиатров «Туберкулез в России год 2007». – М.: ООО «Идея», 2007. – С. 350-351.
- Two case reports/ Germa Firke, FitzGerald J.Mark.// Brit.Columbia Med.J. — 2002. — Vol. 44, № 1. — S.27-29.
- TB comes to a stisky beginning/ Russell David. // G.Nature Med. – 2001. – Vol. 7, № 8. – S.894-895.
Основные термины (генерируются автоматически): брюшная полость, малый таз, внелегочный туберкулез, диагностическая лапароскопия, париетальная брюшина, свободная жидкость, абдоминальный туберкулез, передняя брюшная стенка, санация, толстый кишечник.
Туберкулез брюшной полости | Симптомы и лечение туберкулеза брюшной полости
Туберкулезный перитонит
Туберкулезный перитонит (туберкулез брюшины) в основном относится к проявлениям периода первичной туберкулезной инфекции в результате лимфогематогенного распространения процесса или является осложнением при специфическом поражении лимфатических узлов брюшной полости. , кишечник, половые органы, позвоночник, распространяясь контактным и лимфогенным путем.
Независимо от генеза картина заболевания при перитоните может занимать доминирующее положение в общей симптоматике заболевания или быть связана с тяжестью основного заболевания (при туберкулезном мезагените и поражении кишечника и т. Д.). Особенно тяжело перитонит развивается после прободения туберкулезной язвы кишечника в брюшную полость или разрыва казеозных лимфатических узлов брыжейки. В период вторичного туберкулеза распространение процесса из брыжеечных узлов, кишечника и половых органов чаще приводит к развитию сухих форм перитонита с поражением ограниченных участков брюшины.
Различают туберкулезную, экссудативную, экссудативно-спаечную и казеиново-язвенную формы туберкулезного перитонита. Туберкулезный туберкулезный перитонит характеризуется острым течением, начинается с повышения температуры тела, появления озноба и болей в животе. Язык сухой, с беловатым налетом. Передняя брюшная стенка напряжена, в дыхании не участвует: четко выявляются симптомы раздражения брюшины (симптомы Воскресенского, Щеткина-Блюмбера, Ситковского и др.).Абсолютное большинство пациентов оперируют в экстренном порядке с диагнозом «острый живот» и т. Д. При этом по ходу брюшины обнаруживаются бугристые высыпания.
Экссудативный туберкулезный перитонит — результат туберкулезной или аллергической реакции на токсины Mycobacterium tuberculosis. Для него характерно образование экссудата в брюшной полости. Заболевание развивается постепенно с появления неопределенных болей в животе, нестабильного стула, субфебрильной температуры тела, слабости, диспепсических расстройств.Живот увеличивается в объеме, иногда значительно. Сглаживаются симптомы раздражения брюшины, определяется наличие асцитной жидкости.
Спаечная форма перитонита — результат осложненного течения туберкулеза брюшной полости с образованием множественных спаек. Клиническое течение волнообразно. Больные жалуются на общую слабость, боли в животе, тошноту, диарею. Спайки кишечной непроходимости — частое осложнение. Экссудативно-спаечный перитонит характеризуется появлением дренированного экссудата, который определяется перкуссией.Общее состояние пациента долгое время остается удовлетворительным. Казеозно-язвенная форма перитонита отличается появлением на париетальной и висцеральной брюшине очагов творожистого некроза с образованием язв разной величины. Клиническое течение болезни напоминает картину спаечного перитонита. Это самая тяжелая форма туберкулезного перитонита. Часто наблюдаются осложнения в виде свищей во внутренних органах и наружу через брюшную стенку.Общее состояние больных крайне тяжелое, отмечают высокую температуру тела.
Туберкулезный мезаденит
Клиническое течение туберкулезного мезаденита отличается отсутствием патогномоничных симптомов. Он может быть острым и хроническим, с ремиссиями и обострениями. При остром течении отмечаются боли в животе разной локализации, но чаще в пупке, левом подреберье и правой подвздошной области. Боль может быть интенсивной и напоминать картину острого живота.Обычно живот равномерно вздут, а не напряжен, в дыхании участвует передняя брюшная стенка. При пальпации живота выявляется умеренная боль слева от пупка (положительный симптом Штернберга), положительный симптом Клина (смещение болезненности при перемещении больного влево). Симптомы раздражения брюшины не выражены. Увеличенные казеозные лимфатические узлы, которые были бы доступны при пальпации, особенно у взрослых, наблюдаются как исключение.
Хронический туберкулезный мезаденит протекает волнообразно, периоды обострений сменяются ремиссиями. Самый частый симптом — боль внизу живота, что соответствует локализации патологического процесса (со стороны проекции корня брыжейки). По характеру боли могут быть тупыми, ноющими или в виде колик. Пациенты часто жалуются на вздутие живота, увеличивающееся к концу дня. Боль часто возникает из-за давления кальцинированных лимфатических узлов на сосудисто-нервный пучок брыжейки кишечника.Возможно образование пролежней.
Другие локализации туберкулеза брюшной полости
Туберкулез пищевода и желудка встречается относительно редко. Формы поражения: язвенное, стенозирующее и милиарное. Больные жалуются на боли в груди, дисфагию. При эзофагоскопии выявляются язвы, гиперпластические грануляции или рубцевание язв с развитием стеноза.
Туберкулез желудка проявляется в виде язвенной, гипертрофической (опухолевидной), фибро-склеротической и смешанной форм.В раннем периоде заболевания отмечаются тупые боли в эпигастральной области, отрыжка воздухом, тошнота, снижение аппетита. Со временем может развиться пилорический рост. Диагноз подтверждается рентгеноскопией, фиброгастроскопией с гистологическим исследованием биопсии, часто проводится дифференциальная диагностика с опухолями желудка.
Туберкулез печени встречается в трех формах: милиарный, диффузный, реже очаговый, тип туберкулеза. При милиарной форме в печени образуются типичные туберкулезные гранулемы.Крупные казеозные очаги инкапсулируются и кальцифицируются, могут образовываться абсцессы печени. Клинически поражение проявляется желтухой, увеличением печени, спленомегалией. Для распознавания заболевания проводится лапароскопия (лапаротомия) с взятием биоптата и гистологическим исследованием, туберкулез желчного пузыря считается редким заболеванием.
Туберкулез селезенки дает скудные симптомы. Наблюдайте за спленомегалией, субфебрильной температурой тела, возможен асцит. В области селезенки встречаются кальцинаты.
Туберкулез поджелудочной железы наблюдается редко, обычно выявляется на разрезе. Типичных симптомов не обнаружено. Туберкулез брюшной полости протекает по типу хронического панкреатита.
.
Современные концепции диагностики и лечения брюшного туберкулеза
1 600 Medicine Update 102 Современные концепции диагностики и лечения брюшного туберкулеза С.Н. ЧУГ, ВИНЕШ ДЖЕЙН ВВЕДЕНИЕ Абдоминальный туберкулез — наиболее распространенный тип внелегочного туберкулеза, включающий туберкулез желудочно-кишечного тракта, брюшины, сальника, лимфатических узлов и лимфатических узлов. другие органы брюшной полости, такие как печень, селезенка и поджелудочная железа.Внелегочный туберкулез поражает 11-16% всех больных туберкулезом, из которых 3-4% относятся к абдоминальному туберкулезу 1. Внелегочный туберкулез распространен среди ВИЧ-инфицированных. 2,3 Такое сосуществование туберкулеза и ВИЧ / СПИДа привело к возрождению внелегочного туберкулеза (EPTB) в развивающихся и слаборазвитых странах. 2 В различных исследованиях внелегочный туберкулез отдельно или в сочетании с легочными заболеваниями был зарегистрирован в 40–60% всех случаев ВИЧ-инфицированных лиц.Характер проявления туберкулеза брюшной полости резко изменился с увеличением случаев сосуществования ВИЧ, что затрудняет диагностику внелегочного туберкулеза у ВИЧ-инфицированных. Абдоминальный туберкулез может имитировать множество других абдоминальных состояний / заболеваний, и только высокая степень подозрения может помочь в диагностике, в противном случае он может быть пропущен или отсрочен, что приведет к высокой заболеваемости и смертности. Патофизиология туберкулеза брюшной полости. Туберкулез брюшной полости может возникать в первую очередь или быть вторичным по отношению к туберкулезному очагу в других частях тела.Туберкулез желудочно-кишечного тракта, возникающий из-за употребления молока или пищи, зараженной Mycobacterium bovis, может привести к первичному кишечному туберкулезу, но в настоящее время встречается редко. Инфекция Mycobacterium tuberculosis, вызывающая туберкулез брюшной полости, передается следующими путями: Распространение первичного туберкулеза легких в детстве Проглатывание инфицированной мокроты при активном туберкулезе легких Гематогенное распространение из очага активного туберкулеза легких или военного туберкулеза, например, инфицированных фаллопиевых органов. Кишечная инфекция может происходить лимфатическим путем из инфицированных брыжеечных лимфатических узлов. Микобактерии также могут распространяться через желчь из туберкулезных гранулем печени.Сайты, пораженные туберкулезом брюшной полости 3 1. Желудочно-кишечный тракт 2. Брюшина, например асцит 3. Лимфатические узлы 4. Твердые органы, например печень, селезенка и поджелудочная железа. Туберкулез желудочно-кишечного тракта составляет 70-78% случаев туберкулеза брюшной полости. 4. Илеоцекальная область является наиболее часто пораженной участком из-за обилия лимфоидной ткани (пятна Пейера), за которыми следуют толстая кишка и тощая кишка 4,5. В редких случаях туберкулез также может поражать желудок, двенадцатиперстную кишку и пищевод. Три характерных кишечных поражения, возникающих при туберкулезе, включают (i) язвенное, (ii) гипертрофическое и (iii) строгое или сужающееся 5.Комбинация этих трех морфологических форм также может возникать, например, язвенно-суживающая или язвенно-гипертрофическая. Стриктуры обычно возникают в результате рубцового заживления язвенных поражений кишечника. В большинстве случаев туберкулез желудочно-кишечного тракта связан с поражением лимфатических узлов и брюшины.
2 Современные концепции диагностики и лечения абдоминального туберкулеза 601 Поражение брюшины встречается у 4-10% пациентов с внелегочным туберкулезом (EPTB) 6.Туберкулезный перитонит возникает либо при прямом распространении туберкулеза из разорванных лимфатических узлов и внутрибрюшных органов, либо при гематогенном посеве. Поражение брюшины может проявляться в виде спаек брюшины или экссудативной жидкости в брюшной полости (асцит). Сосуществование цирроза печени у больных туберкулезным перитонитом затрудняет диагностику. Туберкулезный лимфаденит составляет около 25% случаев внелегочного туберкулеза. Заболевание лимфатических узлов особенно часто встречается в более молодых возрастных группах и чаще встречается у ВИЧ-инфицированных пациентов.Когда-то вызванный в основном M. bovis, туберкулезный лимфаденит в настоящее время в значительной степени связан с M. tuberculosis 2. При туберкулезе брюшной полости поражаются в основном брыжеечные (tabes mesenterica) или ретроперитонеальные 5 лимфоузлы. . Кишечный, узловой и перитонеальный туберкулез также может возникать в различных сочетаниях и сочетаниях. Поражение печени и селезенки при туберкулезе возникает как часть диссеминированного и военного туберкулеза и обычно является гранулематозным.Макронодулярная форма туберкулеза печени и селезенки является необычной формой диссеминированного туберкулеза (рис. 1) 7. Туберкулез желудка, хотя и встречается редко, но чаще, чем туберкулез пищевода, двенадцатиперстной кишки, аппендикулярного и анального каналов 6. КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ 4,10 В порядке частоты туберкулез брюшной полости проявляется туберкулезным лимфаденитом, перитонитом и туберкулезом печени или поджелудочной железы. Заболевание может проявиться в любом возрасте, но обычно наблюдается у молодых людей 8. У детей брюшная и узловая форма туберкулеза более распространены, чем туберкулез кишечника 9.Способы проявления могут варьироваться от бессимптомного заболевания (случайная находка при лапаротомии) до острого, острого или хронического или хронического симптоматического заболевания. Клинические проявления зависят от места и типа поражения. Симптоматика в основном включает (i) конституциональные симптомы примерно у одной трети пациентов (лихорадка, недомогание, анемия, ночная потливость, потеря веса, слабость) и (ii) местные симптомы и признаки, относящиеся к пораженному участку. Клиническая картина туберкулеза кишечника представлена в виде таблицы (таблица 1).При физическом обследовании брюшной полости могут быть обнаружены признаки асцита, уплотнения в брюшной полости или видимая перистальтика с расширенными петлями кишечника. Однако во многих случаях обследование брюшной полости может оказаться бесполезным. Из-за различных клинических проявлений та или иная форма туберкулеза брюшной полости может имитировать одно из следующих: 1. Злокачественные новообразования, например лимфома, карцинома 2. Воспалительное заболевание кишечника Таблица 1: Клинические проявления туберкулеза кишечника Тип Клинические проявления 1.Язвенная хроническая диарея, мальабсорбция, перфорация кишечника (иногда). Ректальное кровотечение встречается редко, но иногда отмечается при туберкулезе толстой кишки. 2. Гипертрофическая непроходимость кишечника или опухоль в брюшной полости (илеоцекальная) 3. Стриккурсивная / спазматическая Рецидивирующая подострая кишечная непроходимость (например, рвота, запор, вздутие живота и колики). Могут быть сопутствующие булькающие звуки или ощущение движущегося шара ветра в животе и видимые вздутые петли кишечника с видимой перистальтикой.Эти симптомы уменьшаются при отхождении газов / стула. Иногда может развиться острая кишечная непроходимость. 4. Аноректальная стриктура или анальный свищ 5. Гастродуоденальная пептическая язва с обструкцией или перфорацией выходного отверстия желудка или без нее 6. Печень и селезенка Гепатоспленомегалия обычно является неотъемлемой частью диссеминированного туберкулеза и сопровождается лихорадкой, ночным потоотделением и снижением или потерей аппетита. Микроскопическое поражение показывает гранулематозный гепатит. 7. Брюшина Вздутие живота и асцит, иногда может быть мягкое кистозное уплотнение из-за локализованного асцита 8.Лимфатический узел В виде скопления или уплотнения лимфатических узлов в центральной части живота или в виде неопределенной боли в животе. С этим связана лихорадка, ночная потливость и недомогание.
3 602 Обновление медицины Рис. 1: Туберкулез селезенки: разделенная пополам селезенка после спленэктомии показывает множественные бугорки 3. Цирроз печени, особенно туберкулез брюшины 4. Илеокаекальное образование может имитировать аппендикулярный узел, злокачественное новообразование слепой кишки или другие состояния.Высокая степень подозрительности в сочетании с правильным использованием диагностических методов поможет в своевременной диагностике заболевания. ДИАГНОСТИКА Выделение кислотоустойчивых бацилл (КУБ) является золотым стандартом диагностики туберкулеза легких, но может оказаться невозможным для установления диагноза различных форм туберкулеза брюшной полости. До сих пор диагноз туберкулеза брюшной полости ставился либо на основании гистологического свидетельства туберкулеза в ткани (например, свидетельство туберкулеза с казеозом или демонстрация КУБ в очаге поражения), либо типичных оперативных данных, указывающих на туберкулез или прививку животных или культуру ткани, дающую рост М.туберкулез. Теперь, с появлением более совершенных процедур радиовизуализации, Лингенфельзер 11 предложил новые критерии диагностики, а именно: i. Клинические проявления, указывающие на туберкулез ii. Данные визуализации, указывающие на туберкулез брюшной полости iii. Гистопатологические или микробиологические доказательства туберкулеза и / или iv. Терапевтический ответ на лечение. ИССЛЕДОВАНИЯ 1. Анализ крови может показать разную степень анемии, лейкопении и повышение СОЭ. 2. Биохимия сыворотки: уровень сывороточного альбумина может быть низким. Трансаминазы сыворотки в норме.Высокий уровень щелочной фосфатазы в сыворотке крови может наблюдаться при туберкулезе печени. 3. Кожная проба PPD / проба Манту: это подтверждает диагноз туберкулеза брюшной полости у 55–70% пациентов, если положительный результат, однако отрицательный туберкулиновый тест может также наблюдаться у одной трети пациентов. Тест имеет ограниченную ценность из-за его низкой чувствительности и специфичности. Часто встречаются как ложноотрицательные, так и ложноположительные реакции. Отрицательный результат пробы Манту у пациентов с туберкулезом может быть связан либо с (а) иммуносупрессией или недостаточностью питания, вызывающими анергию, либо (б) недавним подавляющим туберкулезом или милиарным туберкулезом, либо (в) редко циркулирующими мононуклеарными адгезивными клетками, подавляющими сенсибилизированные Т-лимфоциты в периферической крови, либо ( г) подавление PPD-реактивных Т-лимфоцитов.Однако туберкулиновая проба, выполненная позже (т.е. через 6-8 недель), всегда будет положительной у этих пациентов. Положительные реакции также характерны для нездоровой болезни или когда люди были сенсибилизированы нетуберкулезными микобактериями или после вакцинации БЦЖ. Результаты тестирования на анергию у ВИЧ-инфицированных не помогают в постановке клинического диагноза и в принятии решения о профилактической терапии. 4. Методы визуализации: Обычный рентгеновский снимок живота и грудной клетки: Простой рентгеновский снимок брюшной полости (снимки в вертикальном положении и лежа на спине) — полезное простое исследование.Он может указывать на наличие нескольких уровней воздушной жидкости и расширенных петель кишечника в случае подострой или острой кишечной непроходимости. Кальциноз в лимфатических узлах брюшной полости также указывает на туберкулез. Одновременный простой рентген грудной клетки может выявить излеченный или активный туберкулез легких в 22–80% случаев 7,12. Хотя обнаружение туберкулезного поражения на рентгенограмме грудной клетки подтверждает диагноз туберкулеза брюшной полости, нормальный рентген грудной клетки не исключает его. Исследования с барием 12 Исследования с контрастированием с барием полезны для диагностики туберкулеза кишечника.Было документально подтверждено, что исследования бария полезны у 75% пациентов с подозрением на туберкулез кишечника 21. Энтероклиз, при котором смесь бария и метилцеллюлозы вводится с помощью насоса с регулируемой скоростью в тонкий кишечник с рентгеноскопическим исследованием с последующей бариевой клизмой, может быть причиной лучший протокол для оценки туберкулеза кишечника. Последующий прием бариевой еды — лучший диагностический тест при поражении кишечника. Поражения кишечника, которые с большой вероятностью указывают на туберкулез, включают множественные стриктуры, вздутие слепой или терминальной подвздошной кишки.Другой
4 Абдоминальный туберкулез Современные концепции диагностики и лечения 603 Таблица 2: Результаты исследования бариевой муки при кишечном туберкулезе 10 Группа I Группа II Группа III Группа IV С большой вероятностью можно предположить туберкулез кишечника при наличии одного или нескольких из следующих признаков. Деформированный илеоцекальный клапан с расширенной подвздошной кишкой Сжатая слепая кишка с аномальным илеоцекальным клапаном или конечным отделом подвздошной кишки Стриктура восходящей ободочной кишки с укорочением или вовлечением илеоцекальной области Предполагает туберкулез кишечника, если присутствует одно из следующих событий: Суженная слепая кишка Язвы или сужение конечной кишки Множественные участки сужения и дилатации, приводящие к образованию петель тонкой кишки Неспецифические изменения Особенности спаек, дилатации и утолщения слизистой петель тонкой кишки Нормальные радиологические результаты исследования включают неровность слизистой оболочки и быстрое опорожнение (язвенная разновидность), флокуляция и сегментация столбика бария (паттерн мальабсорбции), расширенные петли и стриктуры, смещенные петли из-за увеличенных лимфатических узлов и спайки между петлями кишечника и прикрепленными фиксированными петлями (спаечная болезнь брюшины).Результаты исследования бариевой еды при туберкулезе брюшной полости разделены на 4 группы (таблица 2). При туберкулезе толстой кишки и илеоцекальной области полезны исследования с применением бариевой клизмы. Утолщение илеоцекального клапана треугольной формы, подтянутая слепая кишка и / или широкое раскрытие клапана с сужением терминального отдела подвздошной кишки (знак перевернутого зонтика или знак Флейшнера (рис. 2) были описаны при раннем илеоцекальном туберкулезе. Исследования с двойным контрастированием с барием более полезны для детального изучения слизистых оболочек и визуализации язв на ранних стадиях заболевания.Туберкулезные язвы неглубокие, с приподнятыми краями и расположены по окружности стенки кишечника. Редко могут быть глубокие язвы со свищами. Сильное изъязвление кишечника приводит к его раздражительности и раннему переходу бария. Симптомом Стирлина является быстрое прохождение и отсутствие задержки бария в воспаленном сегменте тонкой кишки. Стойкое сужение или стеноз кишечника приводит к постоянному сужению струи бария, называемому струнным признаком.Признаки Стирлина и Стринга также наблюдаются при воспалительном заболевании кишечника (болезнь Крона), следовательно, они неспецифичны для туберкулеза. Бариевая клизма с двойным контрастированием может показать укороченную восходящую ободочную кишку, деформированную (нерегулярную, укороченную, суженную) слепую кишку. Рис. клапан с тупым илеоцекальным углом и расширенной подвздошной кишкой. У пациентов с туберкулезом пищевода общие рентгенологические признаки включают изъязвление, стриктуру, образование псевдосинусного тракта и тракционные дивертикулы.При туберкулезе двенадцатиперстной кишки исследование с барием может выявить сегментарное сужение. Расширение С-петли двенадцатиперстной кишки может произойти из-за туберкулезного лимфаденита. Ультразвук Исследования с барием являются чувствительными и наиболее полезными для диагностики туберкулеза кишечника, в то время как ультразвуковое исследование (УЗИ) полезно при внекишечном туберкулезе (перитонеальный, лимфатические узлы). УЗИ брюшной полости может показать массу спутанных петель тонкой кишки с утолщенными стенками, скрученным или пораженным сальником и локализованным асцитом. Внутри туберкулезного асцита можно увидеть тонкие перегородки (полные или неполные), эхогенный мусор (видимый в виде тонких нитей и твердых частиц).Эти перегородки возникают из-за высокого содержания фибрина в экссудативной асцитической жидкости. Однако эти результаты не относятся к туберкулезу, поскольку они могут наблюдаться при злокачественном асците. Утолщение брюшины и узловатость — это другие ультразвуковые признаки туберкулеза брюшины. Может наблюдаться межпетлевой асцит из-за локализованного скопления жидкости между радиально ориентированными петлями кишечника, называемого признаком клубного сэндвича или нарезанного хлеба.
5 604 Обновление медицины Рис.3: Ультрасонография брюшной полости, показывающая увеличенные брыжеечные лимфатические узлы (обратите внимание на гипоэхогенные центры из-за казеоза). Другие состояния, которые могут приводить к аналогичным результатам, включают мезотелиому, перитонеальный карциноматоз, а иногда и септический перитонит и гемоперитонеум. Сальники и спайки, обычно наблюдаемые при мезотелиоме брюшины, могут наблюдаться при туберкулезе брюшины. Бугорки брюшины обычно маленькие и редко видны на УЗИ. Туберкулезный лимфаденит обычно поражает мезентериальные, перипанкреатические, перипортальные и парааортальные группы лимфатических узлов.Эти лимфатические узлы видны как конгломератная масса и / или как разбросанные увеличенные узлы с гипоэхогенным центром из-за некроза (рис. 3). Этот некроз в лимфатических узлах также может наблюдаться при метастатической лимфаденопатии. Однако казеация с кальцификацией скорее указывает на туберкулезный лимфаденит, чем на злокачественный. После начала лечения узлы могут временно увеличиваться в размере, а затем постепенно уменьшаться в размерах. Утолщение брыжейки тонкой кишки (15 мм и более) с повышенной эхогенностью в сочетании с мезентериальным лимфаденитом является характерным ультразвуковым признаком раннего туберкулеза брюшной полости (мезентериального).Сообщалось также об утолщении сальника с измененной эхогенностью. Ультрасонография также помогает выявить туберкулез кишечника. Сообщенные результаты включают расширение петель тонкой кишки, утолщение стенки кишечника с гипоэхогенным ореолом размером> 5 мм. Наконец, ультразвук также полезен для проведения таких процедур, как аспирация асцитической жидкости, цитология тонкоигольной аспирации или биопсия увеличенных лимфатических узлов или гипертрофических поражений. Компьютерная томография (КТ) 16 КТ брюшной полости лучше, чем УЗИ, для выявления асцита высокой плотности, лимфаденопатии с рис.4: КТ брюшной полости, показывающая казеозные лимфатические узлы при туберкулезном лимфадените (рис. 4), утолщение стенки кишечника и неравномерную плотность мягких тканей в области сальника. Абдоминальная лимфаденопатия является наиболее частым проявлением туберкулеза на КТ. КТ с усилением контраста (CECT) лучше, чем обычная КТ, показывает четыре модели усиления контраста, то есть (i) периферическое усиление, (ii) негомогенное усиление, (iii) гомогенное усиление и (iv) гомогенное отсутствие усиления. Хотя это и не патогномонично, картина увеличения периферического обода может сильно указывать на туберкулез (рис.5). Аналогичная картина наблюдается при метастатической лимфаденопатии. Наличие кальциноза в лимфатических узлах при отсутствии известной первичной опухоли предполагает туберкулезный лимфаденит. Туберкулез поражает преимущественно сальниковые, брыжеечные и верхние парааортальные лимфатические узлы; в то время как нижние парааортальные лимфатические узлы обычно участвуют в лимфоме Ходжкина и неходжкинской лимфоме. Рис. 5: Туберкулезный перитонит. КТ брюшной полости с контрастным усилением (ККТ) показывает реакцию брюшины с асцитом и брыжеечными штрихами
6 Абдоминальный туберкулез Современные концепции диагностики и лечения 605 Асцит высокой плотности из-за высокого содержания белка и клеточного содержимого жидкости, хотя часто встречается при туберкулезе, но также может быть замечен на КТ при мезотелиоме и карциноматозе брюшины.КТ позволяет различить эти два состояния: гладкая брюшина с минимальным утолщением и заметное усиление на КЭКТ указывает на туберкулез (рис.5), тогда как узловое и нерегулярное утолщение брюшины указывает на злокачественное новообразование брюшины. Локализованные скопления жидкости при наличии инфильтрации сальника, перитонеального расширения, трансперитонеальной реакции, то есть перегородки и мезентериальных (макронодулей> 5 мм в диаметре) или поражения кишечника, являются важными признаками туберкулеза брюшной полости на КТ. Наиболее частым обнаружением поражения стенки кишечника 13 при компьютерной томографии является утолщение фрески, поражающее илеоцекальную область, ограниченную терминальной подвздошной кишкой, слепой кишкой или обеими областями.Другие результаты компьютерной томографии, которые, как сообщается, сильно указывают на туберкулез брюшной полости, — это неравномерная плотность мягких тканей в области сальника, образования с низкой плотностью и неорганизованный вид плотностей мягких тканей, жидкости и кишечника, образующих нечеткое образование. Туберкулез печени и селезенки может проявляться на КТ в виде крошечных очагов низкой плотности, широко распространенных по всему органу. Имеется гепатоспленомегалия с участками кальцификации внутри них. Макронодулярная форма туберкулеза печени и селезенки может проявляться в виде множественных поражений низкой аттенюации, круглых поражений размером 1-3 см или простых опухолевидных образований.Эти поражения могут показать периферическое усиление на КЭКТ. Туберкулез поджелудочной железы может образовывать несколько четко определенных гипоэхогенных участков на УЗИ и в виде гиподенсных некротических участков на КТ (рис. 6). Рис.7: Туберкулез толстой кишки. Обратите внимание на множественные язвы и узелки толстой кишки на колоноскопической МРТ (магнитно-резонансная томография) 17. МРТ по сравнению с КТ не имеет дополнительных преимуществ в диагностике туберкулеза брюшной полости, следовательно, ее применение при туберкулезе брюшной полости ограничено. Эндоскопия 18 Эндоскопия позволяет непосредственно визуализировать туберкулезное поражение, поэтому это полезный инструмент для диагностики туберкулеза толстой кишки и желудочно-дуоденального туберкулеза; и помогает в подтверждении диагноза путем получения гистопатологических данных о туберкулезе.Туберкулез толстой кишки поражает отдельные сегменты толстой кишки и приводит к образованию узелков и язв на слизистой оболочке различных размеров, которые являются патогномоничными (рис. 7). 19. Другие результаты колоноскопии включают гиперемированную рыхлую слизистую оболочку, псевдополипы и булыжник на слизистой оболочке, имитирующие болезнь Крона и злокачественные новообразования. . Терминальная илеоскопия — самый простой и прямой метод постановки диагноза туберкулеза кишечника. Результаты эндоскопии подвздошной кишки во всех случаях включают подслизистые гранулемы, из которых может быть взята биопсия для подтверждения диагноза.Образец эндоскопической биопсии может быть подвергнут ПЦР для обнаружения AFB. Лапароскопия Рис. 6: Туберкулез поджелудочной железы. КТ показывает множественные узелки в области поджелудочной железы. Кроме того, наблюдается увеличение перипанкреатических лимфатических узлов. Лапароскопическое обследование является эффективным методом диагностики туберкулезного перитонита, потому что (i) оно позволяет непосредственно визуализировать воспаленную утолщенную брюшину, усеянную беловато-желтыми милиарными бугорками, и (ii) биопсия брюшины подтверждает диагноз. . Лапароскопия позволяет поставить точный диагноз у 80-90% пациентов.Образцы лапароскопической биопсии могут выявить КУБ в 75% случаев
7 606 Медицина Обновление пациентов и казеозных гранулем у 85-90% пациентов. Обнаружение спаек или фиброзных нитей в мутном асците фактически является диагностическим признаком туберкулеза. Печень, селезенка и сальник также могут быть исследованы при лапароскопии, также обнаруживаются бугорки при туберкулезе печени и селезенки.Лапароскопия через открытое обнажение брюшины может применяться у пациентов с фиброзно-адгезивным туберкулезом брюшины, чтобы избежать перфорации. Асцитическая жидкость (парацентез) Асцитическая жидкость при туберкулезе является экссудативной (белок> 3 г%) с градиентом сывороточного асцитного альбумина <1,1 г%. Количество лейкоцитов в асцитической жидкости составляет клеток / мм 3 и состоит преимущественно из лимфоцитов. Нейтрофилы можно увидеть на ранних стадиях заболевания. Иногда также можно увидеть эритроциты. Асцитическая жидкость выявляет КУБ только в <3% случаев и посев на M.туберкулез положительный только у 20% больных. Активность аденозиндезаминазы (ADA) в асцитической жидкости является чувствительным и специфическим маркером туберкулеза 22,23. ADA - это фермент, присутствующий в Т-лимфоцитах и макрофагах, следовательно, его уровни повышаются из-за стимуляции Т-лимфоцитов в ответ на CMI на микобактериальные антигены. Двиведи и др. [21] показали чувствительность и специфичность 100 и 97% соответственно, когда было принято значение отсечения 33 Ед / л. Аналогично соотношение АДА асцитической жидкости к сыворотке> 0.985 также свидетельствует о туберкулезе. Ложно низкие уровни ADA могут быть обнаружены у лиц с ослабленным иммунитетом. Интерферон-γ (INF-γ) является важным иммунорегулятором, вырабатывается Т-лимфоцитами в ответ на стимуляцию специфическими антигенами и способен активировать макрофаги, повышая их бактерицидную активность против M. tuberculosis. Высокие уровни INF-γ были обнаружены при асците, вызванном туберкулезом, чем при нетуберкулезном 24. Диагностическая точность этого теста еще не установлена, но сочетание оценки ADA и INF-γ в асцитической жидкости повышает чувствительность и специфичность диагностики туберкулезный асцит.Серодиагностика Обычные гистологические и микробиологические методы часто не подходят для диагностики туберкулеза брюшной полости, поскольку это малобациллярная болезнь. Разработан ряд серологических тестов, основанных на обнаружении антител к различным микобактериальным антигенам, но все они имеют низкую прогностическую ценность. Анализ полимеразной цепной реакции (ПЦР) для обнаружения M. tuberculosis в образцах эндоскопической биопсии показал многообещающие результаты 25. Биопсия мягких тканей и посевы. Инвазивные диагностические процедуры показаны при подозрении на туберкулез брюшной полости.Помимо образцов из пораженных участков (лимфатический узел, кишечник, брюшина, биопсия печени), аспирация костного мозга для посева может быть полезной и иметь хороший диагностический результат при диссеминированном (военном) туберкулезе, особенно у ВИЧ-инфицированных пациентов. Диагностический алгоритм 26 Ни клинические признаки, ни лабораторные, ни радиологические, ни эндоскопические методы, ни бактериологические и гистопатологические данные сами по себе не являются золотым стандартом для диагностики абдоминального туберкулеза, поэтому алгоритмический подход полезен.Алгоритмический подход к радиологической диагностике туберкулеза брюшной полости представлен на блок-схеме 1. Другие вспомогательные исследования проводятся на основе клинических особенностей и изображений. Лечение Туберкулез брюшной полости лечится по тем же принципам, что и туберкулез легких. Всем пациентам с туберкулезом брюшной полости рекомендуется традиционная противотуберкулезная терапия продолжительностью не менее 6 месяцев, включая начальные 2 месяца HREZ (например, изониазид, рифампицин, этамбутол и пиразинамид) с последующей 4-месячной HR.Однако раньше противотуберкулезная терапия продлевалась до 8–12 месяцев, но недавно было обнаружено, что режим короткого курса химиотерапии на 6 месяцев столь же эффективен, как и стандартный 12-месячный режим. Тем не менее, многие врачи все еще увеличивают продолжительность лечения до 12–18 месяцев. 4. Кортикостероиды использовались для уменьшения фиброза во время заживления, чтобы предотвратить развитие обструкции, но в настоящее время не предпочтительны, поскольку они могут задерживать заживление и предрасполагать к перфорация или дальнейшая закупорка.В настоящее время исследования показали, что даже непроходимые кишечные поражения можно успешно лечить противотуберкулезными препаратами без хирургического вмешательства, и может произойти полное устранение радиологических отклонений. Хирургическое лечение проводится для лечения таких осложнений, как обструкция, перфорация (свободная или с доступом или свищом) и массивное кровотечение, не поддающееся консервативной терапии. Стриктуры лечат строгой пластикой или резекцией пораженного сегмента кишечника. Перфорация управляется резекцией и анастомозом, а не простым закрытием, чтобы избежать образования свища.Шунтирование, такое как энтероэнтеростомия, илеотрансверсальная колостомия, не рекомендуется при обструктивных поражениях, поскольку они могут вызвать образование слепых петель, ведущих к обструкции, свищам, мальабсорбции и т. Д.
8 Абдоминальный туберкулез Современные концепции диагностики и лечения 607 Блок-схема 1: Алгоритмический подход к диагностике абдоминального туберкулеза. Несколько исследований доказали, что только противотуберкулезные препараты могут облегчить непроходимость кишечных поражений.Лечение ВИЧ-сопутствующего туберкулеза 2 Ключевые терапевтические принципы, лежащие в основе лечения ВИЧ-ТБ: 1. Лечение ТБ должно предшествовать лечению ВИЧ-инфекции, то есть ВААРТ. 2. Пациенты, уже получающие ВААРТ, должны продолжить лечение с соответствующими изменениями ВААРТ и АТТ. 3. Пациенты, которые не получают ВААРТ, необходимость и время начала ВААРТ должны определяться индивидуально после оценки количества CD4 и типа ТБ. Принципы ATT при ВИЧ-положительном ТБ идентичны принципам для ВИЧ-отрицательных случаев, за двумя исключениями.У ВИЧ-инфицированных больных туберкулезом ДОТС следует начинать с изониазида, рифампицина, этамбутола и пиразинамида (HREZ) в течение первых двух месяцев, а затем изониазидом и рифампицином (HR) в течение последующих 7 месяцев. Поскольку устойчивость к рифампицину является обычным явлением у ВИЧ-инфицированных, если количество CD4 <100 / мм 3, первое исключение состоит в том, что режим лечения должен быть ежедневным или трижды в неделю вместо двух раз в неделю DOTS во время фазы продолжения. Второе исключение состоит в том, что фазу продолжения лечения следует продлить до 7 месяцев, чтобы сделать ее продолжительностью 9 месяцев для пациентов с ВИЧ-ТБ.Нежелательные реакции как на АТТ, так и на антиретровирусную терапию являются обычными, их необходимо тщательно контролировать. Синдром иммунного восстановления или воспалительные синдромы восстановления иммунитета (IRIS) были зарегистрированы у 32-36% пациентов с ВИЧ-инфекцией в течение нескольких дней или недель после начала антиретровирусной терапии. Лихорадка, лимфаденопатия, обострение легочных инфильтратов, серозит, кожные поражения, новые или расширяющиеся образования ЦНС, ОРЛ и ОРДС могут возникать как проявления ВСВИ. ЗАКЛЮЧЕНИЕ Туберкулез брюшной полости, часто признаваемая форма внелегочного туберкулеза, растет с увеличением заболеваемости ВИЧ-инфекцией.Брюшина и илеоцекальная область в большинстве случаев обычно поражаются гематогенным путем или при проглатывании инфицированной мокроты от первичной туберкулезной инфекции. Примерно в половине случаев туберкулез легких может быть очевидным. Значительные успехи в диагностике и лечении различных форм туберкулеза брюшной полости привели к ранней диагностике этого заболевания. Исследования бария, компьютерная томография, инвазивные процедуры и серологические тесты теперь могут помочь в своевременной диагностике и раннем начале лечения таких случаев, чтобы снизить заболеваемость и смертность от этого излечимого, но потенциально смертельного заболевания.
9 608 Обновление медицины ЛИТЕРАТУРА 1. Шарма С.К., Мохан А. Внелегочный туберкулез. Ind J Med Res 2004; 124: Sharma SK, Mohan A, Kadhiravan T. Сочетанная инфекция ВИЧ-ТБ: эпидемиологическая диагностика и лечение. Ind J Med Res 2005; 121: ВОЗ. В: Глобальная борьба с туберкулезом: эпиднадзор, планирование, финансирование, Женева: Всемирная организация здравоохранения, 2006 г., член парламента Шарма, Бхатиа В. Абдоминальный туберкулез.Ind J Med Res 2004; 120 (4): Marks IN. Больеры брюшного туберкулеза. Clin Trop Med Common Dis 1998; 3: Marshall JB. Туберкулез желудочно-кишечного тракта и брюшины. Am J Gastroenterol 1993; 88: Sood R, Baba CS. Диагностика туберкулеза брюшной полости. Роль визуализации. J Ind Acad Clin Med 2001; 2: Kapoor VK. Туберкулез брюшной полости. Postgrad Med J 1998; 74: Kapoor VK. Туберкулез брюшной полости; Вклад Индии. В J Gastroenterology 1998; 17: Kumar N, Aggarwal R. Абдоминальный туберкулез. В: Учебник медицины API, 7-е изд.Национальное книжное хранилище (дистрибьютор): Мумбаи. 2003, Лингенфельзер Т., Зак Дж., Маркс И.Н. и др. Туберкулез брюшной полости; все еще потенциально смертельная болезнь. Am J Gastroenterol 1993; 88: Капур В.К., Чаттопадхьяй Т.К., Шарма Л.К. Радиология туберкулеза брюшной полости. Austral Radiol 1988; 32: Kedar RP, Shoh PP, Shivde RS, Malde HM. Сонографические данные при туберкулезе желудочно-кишечного тракта и брюшины. Clin Radiol 1994; 49: Джайн Р., Сони С., Бхаргава Д. К., Берри М. Диагностика туберкулеза брюшной полости: результаты сонографии у пациентов с ранним заболеванием.AJR 1995; 165: Сури Р., Гупта С., Гупта С.К., Сингх К., Сури С. FNAC под контролем ультразвука при туберкулезе брюшной полости. Br J Radiol 1998; 71: Сури Р., Гупта С., Сури Р. Компьютерная томография при туберкулезе брюшной полости: иллюстрированный обзор. Br J Radiol 1999; 72: Zirinsky K, Auh YH, Kneel JB. Компьютерная томография, сонография и МРТ туберкулеза брюшной полости. JCAT 1985; 9: Bhargava DK, Tandon HD, Chawla TC. Диагностика илеоцекального туберкулеза и туберкулеза толстой кишки с помощью колоноскопии. Gastrointest Endosc 1985; 31: Сингх В., Кумар П., Камаль Дж.Клинико-колоноскопический профиль туберкулеза толстой кишки. Am J Gastroenterol 1996; 91: Rai S, Thomas WM. Диагностика туберкулеза брюшной полости; важность лапароскопии. J Roy Soc Med 2003; 96: Bhargava DK, Shriniwas, Chopra P. Туберкулез брюшины; лапароскопическая картина и ее диагностическая точность. Am J Gastroenterol 1992; 87: Dwivedi M, Misra SP, Misra V, Kumar R. Значение оценки ADA в диагностике туберкулезного асцита. Am J Gastroenterol 1990; 85: Bhargava DK, Gupta M, Nijhawal S. Аденозиндезаминаза (ADA) при туберкулезе брюшины; диагностическое значение в асцитической жидкости и сыворотке.Tubercle 1999; 71: Sharma SK. Диагностическая точность тестов IFN-γ и ADA в асцитической жидкости в диагностике туберкулезного асцита. J. Interferon Cytokine Res 2006; 26: Kesarwani RC, Pandey A, Misra A, Singh AK. Полимеразная цепная реакция (ПЦР): ее сравнение с традиционными методами диагностики внелегочного туберкулезного заболевания. Ind J Surg 2004; 66: Oya UB, GUI D, Resat D. Клиническая дилемма: туберкулез брюшной полости. Всемирный журнал J Gastroenterol 2003; 9:
.
