Абсцессы брюшной полости Как причина послеоперационного перитонита Текст научной статьи по специальности «Клиническая медицина»
К.Н. БАРСУКОВ S Г.П. РЫЧАГОВ 2
АБСЦЕССЫ БРЮШНОЙ ПОЛОСТИ КАК ПРИЧИНА ПОСЛЕОПЕРАЦИОННОГО ПЕРИТОНИТА
УЗ «Костюковичская ЦРБ» ‘, УО «Белорусский государственный медицинский университет» 2, Республика Беларусь
Цель. Изучить закономерности возникновения внутрибрюшных абсцессов, осо бенности диагностики и тактики лечения.
Материал и методы. Проведен ретроспективный анализ результатов лечения более 40000 пациентов в 2003-2008 гг. в 5 различных больницах. Выявлено 104 случая развития послеоперационных абсцессов.
Результаты. Абсцессы брюшной полости в 28,5% являются причиной релапаротомии, в 82% возникают после экстренных операций. В 68,2% диагноз выставлялся на 6-9 сутки. Для ликвидации осложнения в 70% пациенту выполнена одна релапаротомия, в 18% — две, в 7,6% — три, в 5% — четыре. В 36 (35%) случаях релапаротомия выполнена из доступа непосредственно над очагом и в 68 (65%) — из срединного доступа. В 68% микрофлора была представлена аэробно-анаэробными ассоциациями, и в 24% -анаэробной моноинфекцией. Летальный исход наблюдался в 17 (16,3%) случаях.
В 68,2% диагноз выставлялся на 6-9 сутки. Для ликвидации осложнения в 70% пациенту выполнена одна релапаротомия, в 18% — две, в 7,6% — три, в 5% — четыре. В 36 (35%) случаях релапаротомия выполнена из доступа непосредственно над очагом и в 68 (65%) — из срединного доступа. В 68% микрофлора была представлена аэробно-анаэробными ассоциациями, и в 24% -анаэробной моноинфекцией. Летальный исход наблюдался в 17 (16,3%) случаях.
Заключение. Своевременная диагностика послеоперационных абсцессов остается трудной и не всегда разрешимой задачей. Наиболее частой нозологией, при которой развиваются абсцессы, являются закрытая травма живота — 5,9%, осложненный рак толстого кишечника — 2,8%, острый панкреатит -2,3%.
Ключевые слова: внутрибрюшные абсцессы, релапаротомия, послеоперационный перитонит
Objectives. To study the regularities of intra-abdominal abscesses, peculiarities of their diagnostic and treatment strategies.
Methods. The retrospective analysis of the treatment results of more than 40000 patients during the period of 2003-2008 in 5 different hospitals was carried out. 104 cases of the postoperative abscesses development were revealed.
Results. Abscesses of the abdominal cavity in 28,5% are the cause of relaparotomy, in 82% they occur after an urgent surgery. In 68,2% they are diagnosed on the 6-9 days. To eliminate complications in 70% a patient underwent one relaparotomy; in 18% — two relaparotomies; in 7,6% — three; in 5% — four. In 36 (35%) cases relaparotomy was performed from the access directly over the focus and in 68 (65%) — from the median access. In 68 (65%) microflora was represented by aerobic-anaerobic associations; in 24% — by anaerobic monoinfection. The lethal outcome was registered in 17 (16,3%) cases.
Conclusions.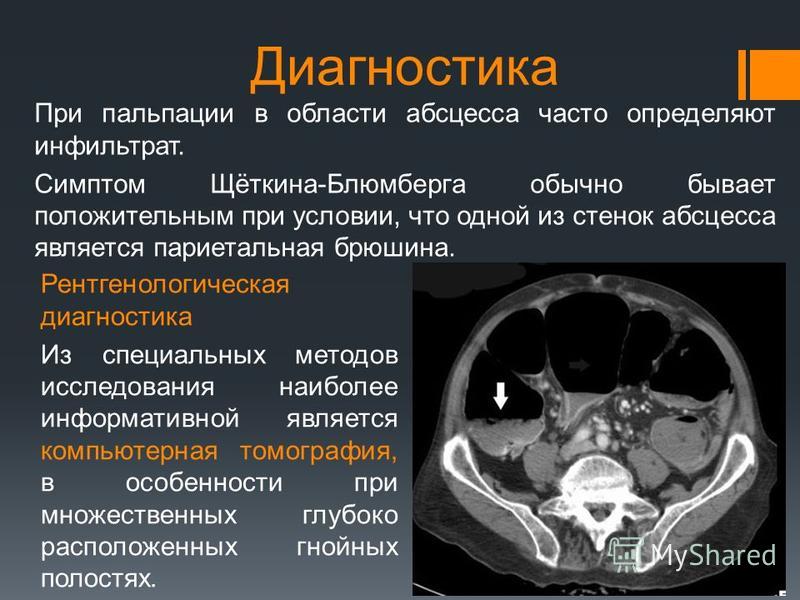 Timely diagnostics of postoperative abcesses still remains rather problematic and not always a soluble problem. The most frequent nosology at which abscesses develop is a closed abdominal trauma -5,9%, a complicated colon cancer — 2,8%, acute pancreatitis — 2,3%.
Timely diagnostics of postoperative abcesses still remains rather problematic and not always a soluble problem. The most frequent nosology at which abscesses develop is a closed abdominal trauma -5,9%, a complicated colon cancer — 2,8%, acute pancreatitis — 2,3%.
Keywords: intraabdominal abscesses, relaparotomy, postoperative peritonitis
Введение
С развитием медицины, совершенствованием оперативной техники, появлением новых методов диагностики растет качество оказания медицинской помощи вообще и пациентам с хирургической патологией в частности. Тем не менее, избежать послеоперационных осложнений удается не всегда [1, 2, 3]. Внутрибрюшные абсцессы остаются подводным камнем на пути пациентов к выздоровлению и камнем на душе у хирурга, утяжеляя течение, а иногда и определяя исход заболевания. О значимости проблемы свидетельствует то, что интраабдоминаль-
ные абсцессы осложняют течение послеоперационного периода при любых внутрибрюшных операциях и составляют около 20% в структуре осложнений оперативных вмешательств, требующих релапаротомии [1, 2, 3, 4, 5, 6].
Цель исследования: изучить закономерности возникновения внутрибрюшных абсцессов после хирургических вмешательств, особенности диагностики и тактики лечения.
Материал и методы
Работа основана на ретроспективном анализе результатов лечения более 40000 пациен-
Таблица 1
Частота развития абсцессов в зависимости от нозологической формы
Заболевание Количество Количество %
операций пациентов
Травма органов брюшной полости 287 17 5,9
Осложненный рак толстого кишечника 425 12 2,8
Острый панкреатит 586 13 2,3
Язвенная болезнь, осложненная кровотечением 313 4 1,3
Острая кишечная непроходимость 672 8 1,2
Язвенная болезнь, осложненная стенозом и пенетрацией 335 2 0,6
Острый аппендицит 10487 30 0,3
Язвенная болезнь, осложненная прободением 736 3 0,4
Холецистэктомия 6876 14 0,2
Проникающее ножевое ранение 573 1 0,2
Всего 21290 104 0,5
тов, оперированных на органах брюшной полости в экстренном и плановом порядке в 2003 -2008 гг. Исследование проводились на базе районной больницы Минской области, двух клинических больниц города Минска и двух областных больниц, всего в 5 лечебных учреждениях. За указанный период релапаратомия выполнялась 365 пациентам. Всего выполнено 430 рела-паротомий. В среднем выполнено 1,2 релапаро-томии при расчете на одного пациента.
Исследование проводились на базе районной больницы Минской области, двух клинических больниц города Минска и двух областных больниц, всего в 5 лечебных учреждениях. За указанный период релапаратомия выполнялась 365 пациентам. Всего выполнено 430 рела-паротомий. В среднем выполнено 1,2 релапаро-томии при расчете на одного пациента.
Абсцессы брюшной полости как послеоперационное осложнение встретились в 104 случаях, что составило 0,26% оперированных, и 28,5% от всех осложнений, потребовавших выполнения релапаротомии.
Из работы исключены случаи, когда локальное скопление гноя удавалось окончательно ликвидировать пункцией под УЗИ контролем. Между тем, среди 104 пациентов, участвовавших в нашем исследовании, у 17,3% была произведена попытка чрескожного дренирования, которая была не эффективна, и не позволила избежать релапаротомии.
По возрасту пациенты распределились следующим образом: до 40 лет — 22 (20,8%), 41 -50 лет — 61 (58,4%), 51 — 60 лет — 14 (13,5%), и старше 60 лет — 7 (6,4%). Лиц женского пола -40 (38,2%), мужского — 64 (61,8%).
Лиц женского пола -40 (38,2%), мужского — 64 (61,8%).
При проведении анализа учитывались данные клинического обследования, лабораторных, микробиологических, инструментальных исследований, а также характер и результаты проведенного консервативного и оперативного лечения.
Результаты и обсуждение
В результате проведенного исследования
было установлено, что основной причиной ре-лапаротомии являлся послеоперационный перитонит — 48% (177) случаев. Абсцессы брюшной полости составили немногим менее 60% от всех случаев развития послеоперационного перитонита. Основные нозологические формы, послеоперационное течение при которых, осложнялось развитием абсцессов, представлены в таблице 1.
Как следует из таблицы 1, абсцессы брюшной полости наиболее часто развивались после операций по поводу закрытой травмы живота -5,9%, осложненного рака толстого кишечника -2,8%, острого панкреатита — 2,3%, язвенной болезни, осложненной кровотечением — 1,3%, острой кишечной непроходимости — 1,2%.
В то же время, рассматривая структуру нозологий, при которых развивались послеоперационные абсцессы брюшной полости, возникает иная зависимость, которая представлена в таблице 2.
Как видно из таблицы 2, практическому хирургу чаще приходится иметь дело с абсцессами после аппендэктомии (28,9%), травмы органов брюшной полости (16,3%), холецистэктомии (13,5%), что обусловлено количеством операций, выполняемых по поводу этих нозологий.
В 86 (82%) случаях первичная операция выполнена в экстренном порядке и только в 18 (14%) — в плановом. Абсцессы брюшной полости обнаруживались с 5 по 54-е сутки послеоперационного периода (рис. 1). В 68,2% (71 случай) диагноз абсцесса брюшной полости выставлялся на 6 — 9 сутки.
Изучая закономерности локализации абсцессов, прослеживается четкая зависимость между зоной первичной операции и зоной последующего формирования абсцесса. Так если
Так если
Рис.1. Распределение выявления абсцессов в зависимости от суток послеоперационного периода
Гц,5
щ/
I меж петлевые
поддмафрагмэльные справа I подпеченочные
I множеств енные
| сальниковой сумки
малого таза
Рис. 2. Частота возникновения абсцессов разных локализаций
первичная операция выполнялась по поводу аппендицита, более 90% абсцессов были межкишечными, в правой подвздошной области. При закрытой травме живота все абсцессы формировались после ранения полых органов и в 100% случаев были межкишечными. После холецис-тэктомий в 60% случаев абсцессы были расположены в подпеченочном пространстве, в межпетлевом — 25%, в малом тазу — 15%. После операций по поводу панкреатита 45% абсцессов локализовалось в сальниковой сумке, 28% — в межпетлевом пространстве, 13% — в подди-афрагмальном справа, и по 7% — в малом тазу и подпеченочном пространстве. При раке толстого кишечника абсцессы с равной вероятностью располагались в поддиафрагмальном, правом подпеченочном, межпетлевом пространствах -по 30%. Частота локализации абсцессов представлена на рисунке 2.
После холецис-тэктомий в 60% случаев абсцессы были расположены в подпеченочном пространстве, в межпетлевом — 25%, в малом тазу — 15%. После операций по поводу панкреатита 45% абсцессов локализовалось в сальниковой сумке, 28% — в межпетлевом пространстве, 13% — в подди-афрагмальном справа, и по 7% — в малом тазу и подпеченочном пространстве. При раке толстого кишечника абсцессы с равной вероятностью располагались в поддиафрагмальном, правом подпеченочном, межпетлевом пространствах -по 30%. Частота локализации абсцессов представлена на рисунке 2.
Как показано на рисунке 2, наиболее часто встречались межпетлевые абсцессы — 34 (33%), поддиафрагмальные справа — 16 (15,1%), подпеченочные — 14 (13,5%), множественные абс-
цессы, более чем одной локализации встретились в 14 (13,5%), сальниковой сумки — 12 (11,5%), малого таза — 9 (8,9%), поддиафрагмальные слева — 5 (4,8%).
Причиной возникновения абсцессов является вновь образованный или недостаточно санированный инфекционный очаг в брюшной полости. Так основной причиной возникновения абсцессов можно считать недостаточную санацию и дренирование брюшной полости, которая послужила причиной формирования абсцессов в 47% случаев. Такой вывод можно сделать, основываясь на том, что во время релапаротомии не было обнаружено новых источников инфицирования брюшной полости, которые могли бы привести к формированию абсцессов. Также имеет значение несостоятельность швов полых органов и анастомозов, которая послужила причиной формирования абсцессов в 31% случаев, и продолжающееся желче- или кровоистечение, организующееся в абсцесс в 22% случаев.
Так основной причиной возникновения абсцессов можно считать недостаточную санацию и дренирование брюшной полости, которая послужила причиной формирования абсцессов в 47% случаев. Такой вывод можно сделать, основываясь на том, что во время релапаротомии не было обнаружено новых источников инфицирования брюшной полости, которые могли бы привести к формированию абсцессов. Также имеет значение несостоятельность швов полых органов и анастомозов, которая послужила причиной формирования абсцессов в 31% случаев, и продолжающееся желче- или кровоистечение, организующееся в абсцесс в 22% случаев.
Диагноз абсцесса брюшной полости основывался на клинических данных, данных лабо-
Таблица 2
Структура нозологий, приводящих к развитию послеоперационных абсцессов
Заболевание
Количество пациентов
%
Острый аппендицит 30 28,9
Травма органов брюшной полости 17 16,3
Холецистэктомия 14 13,5
Острый панкреатит 13 12,5
Осложненный рак толстого кишечника 12 11,5
Острая кишечная непроходимость 8 7,7
Язвенная болезнь, осложненная кровотечением 4 3,8
Язвенная болезнь, осложненная прободением 3 2,9
Язвенная болезнь, осложненная стенозом и пенетрацией 2 1,9
Проникающее ножевое ранение 1 0,9
Всего 104 100
Ёольа гахикардия лихорадка дефаке лейкоцитоз napea
Рис. 3. Клинические проявления абсцессов брюшной полости
3. Клинические проявления абсцессов брюшной полости
раторных методов исследования, УЗИ органов брюшной полости и рентгенологических методах исследования и в тяжелых случаях КТ. Практически всегда клинические проявления абсцессов складывались из перитонеальных симптомов, синдрома интоксикации, паралитической кишечной непроходимости. Так вновь развивающаяся боль в животе была изменены у 95% пациентов, напряжение мышц передней брюшной стенки — у 75%, фебрильная лихорадка — у 80%, тахикардия — у 95%, признаки паралитической кишечной непроходимости — 63% (рис. 7). Из лабораторных методов исследования имели значение определение уровня лейкоцитов и палоч-коядерных нейтрофилов. У 75% пациентов лейкоцитоз сохранялся на протяжении всего послеоперационного периода вплоть до релапарото-мии. У 25% пациентов уровень лейкоцитов возвращался к норме на 7-9 сутки, но дальнейшее течение послеоперационного периода протекало с нарастанием уровня лейкоцитов и палочко-ядерных нейтрофилов.
Оценивая данные инструментальных методов исследования, а именно обзорных рентгенограмм органов брюшной полости, можно придти к выводу, что специфических признаков абсцессов брюшной полости не существует. Заподозрить абсцесс брюшной полости позволяют наличие признаков паралитической кишечной непроходимости, газа в зоне абсцедирования на рентгенограмме, который выявляется не более чем в 20% случаев.
Релапаротомии производились в срок от 1 до 54 суток от момента операции, среднее время между первичной операцией и релапарото-мией составило 12 суток. В 71 (70%) пациенту выполнена одна релапаротомия, в 19 (18%) -две, в 8 (7,6%) — три, и в 6 (5%) — более трех релапаротомий. В 18 (17,3%) производились по-
пытки дренирования абсцессов под УЗИ контролем, что, однако, не привело к желаемому результату — излечению. Это было связано с неадекватностью дренирования, наличием нескольких полостей абсцесса, массивных секвестров в гнойной полости.
В 36 (35%) случаях релапаротомия выполнена из лапаротомного доступа непосредственно над очагом и в 68(65%) случаев — из срединного доступа. Выбор доступа к абсцессу диктовали конкретные клинические условия. Показаниями к срединной лапаротомии были: множественные абсцессы, межкишечные абсцессы, абсцессы сальниковой сумки, невозможность точно локализовать гнойник или источник инфицирования, ранний послеоперационный период. Соответственно, показаниями к лапарото-мии над очагом были: точно локализованный единичный абсцесс, поддиафрагмальный или тазовый абсцесс, поздний послеоперационный период. Оба варианта имеют свои преимущества при взвешенной тактике. Лапаротомия в проекции абсцесса может быть правильным решением, если существует уверенность, что мы имеем дело с единичным абсцессом, доступ к которому может быть осуществлен из разреза над очагом, который в то же время окажется достаточным для полноценной ревизии и адекватного дренирования в послеоперационном периоде. При соблюдении названных условий, выбирая этот метод, мы сокращаем время операции и уменьшаем риск обсеменения интакт-ных участков брюшины. В действительности, ситуации, удовлетворяющие перечисленным критериям, встречаются не часто, и надежнее прибегнуть к срединной лапаротомии, которая позволяет полноценно ревизировать органы брюшной полости, вскрыть «карманы» и «затеки» при их наличии, обеспечивает возможность адекватно ликвидировать и контролировать источник инфицирования, создает условия для санации и дренирования.
При соблюдении названных условий, выбирая этот метод, мы сокращаем время операции и уменьшаем риск обсеменения интакт-ных участков брюшины. В действительности, ситуации, удовлетворяющие перечисленным критериям, встречаются не часто, и надежнее прибегнуть к срединной лапаротомии, которая позволяет полноценно ревизировать органы брюшной полости, вскрыть «карманы» и «затеки» при их наличии, обеспечивает возможность адекватно ликвидировать и контролировать источник инфицирования, создает условия для санации и дренирования.
Средняя длительность лечения абсцессов составила 30 дней. После адекватного дренирования температура нормализовалась на 3-5 сутки у 90% оперированных.
Во всех случаях дренирования абсцесса изучалась микрофлора содержимого абсцесса. Микрофлора различалась в зависимости от причины первичной операции, зоны вмешательства, и не зависела от локализации самого абсцесса. В 68% случаев флора была представлена аэробно-анаэробными ассоциациями, и в 24% случа-
ев — анаэробной моноинфекцией..jpg) .
.
В тех случаях, когда проводились повторные посевы микрофлоры из полости абсцесса после дренирования, характер микрофлоры значительно менялся. Исчезали анаэробные бактерии, а их место занимали ассоциации аэробов -энтеробактерии высевались в 80% случаев, стафилококки — 40%, энтерококки — 30%. Это связано с элиминацией анаэробных возбудителей под действием кислорода с одной стороны и дополнительной контаминацией полости абсцесса экзогенной микрофлорой в процессе вскрытия, дренирования и послеоперационного периода.
Всем пациентам проводилась антибактериальная терапия: вначале эмпирическая, а затем при необходимости — целенаправленная, согласно результатам посева.
При анализе чувствительности микрофлоры к антибиотикам выявлена следующая закономерность: несмотря на то, что всем пациентам проводилась практически одинаковая эмпирическая терапия (цефалоспорины I — II поколения, аминогликозиды I — II поколения, метро-нидазол или ципрофлоксацин), в 69% случаев, микрофлора обнаруженная в абсцессах брюшной полости, была чувствительна к проводимой антибиотикотерапии, что не помешало развитию осложнения.
Летальный исход наблюдался в 17 случаях, что составило 16,3% оперированных, у которых развились послеоперационные абсцессы брюшной полости. Общая послеоперационная летальность по данному осложнению составила 0,08%. Летальность после одной релапаротомии составила 9,8% (7 пациентов), после двух релапаро-томии 31,6% (6 пациентов) и после трех релапа-ротомий 50% (4 пациента). Во всех случаях летальный исход наблюдался после экстренных операций. Мужчин было 11 (64,7%), женщин 6 (35,3%), что соответствует половому разделению группы с данным осложнением. Лица моложе 60 лет составили 70,6% (12 пациентов), старше 60-29,4% (5 пациентов). Таким образом, имеется явная зависимость вероятности леталь-
ного исхода от возраста, так из 7 человек, у которых послеоперационный период осложнился формированием абсцесса, у 5 наблюдался неблагоприятный исход. Из 17 летальных случаев 7 (41,2%) первично оперированы по поводу осложнений рака толстого кишечника, 4 (23,5%) по поводу деструктивного панкреатита, 3 (17,6%) по поводу язвы осложненной кровотечением, 2 (11,8%) язвы осложненной стенозом, и один пациент (5,9%) оперированный по поводу закрытой травмы живота..jpg)
Выводы
1. Диагностика послеоперационных абсцессов брюшной полости вызывает затруднения, несмотря на расширяющийся арсенал диагностических методов. Использование антибиотиков, анальгетиков и других современных методов интенсивной терапии стирает клиническую симптоматику и затрудняет раннюю диагностику гнойников.
2. Чаще всего послеоперационные абсцессы возникают после экстренных операций 82%. Наиболее часто абсцессы развиваются после операций по поводу тупой травмы живота — 5,9%, осложненного рака толстого кишечника — 2,8%, острого панкреатита — 2,3%. Среди пациентов с абсцессами брюшной полости основную долю составляют оперированные, которым выполнялись аппендэктомия (28,9%), вмешательства по поводу травмы органов брюшной полости (16,3%) и холецистэктомия (13,5%).
3. При лечении абсцессов выполнение срединной лапаротомии позволяет полноценно ре-визировать органы брюшной полости, обеспечивает возможность ликвидировать источник инфицирования, создает условия для санации и дренирования.
ЛИТЕРАТУРА
1. Зубков, М. Н. Современные аспекты антимикробной терапии смешанных анаэробно-аэробных инфекций в абдоминальной хирургии / М. Н. Зубков // Фар-матека. Хирургия. — 2010. — №№16 (111). — С. 9-14.
2. Кригер, А. Г. Диагностика и лечение послеоперационных внутрибрюшных осложнений / А. Г. Кригер, Б. К. Шуркалин, П. С. Глушков // Хирургия. Журн. им. Н. И. Пирогова. — 2003. — № 8. — С. 21-27.
3. Динамика инфекционного процесса при интрааб-доминальных абсцессах у больных с перитонитом / А. В. Леванов [и др.] // Медицина в Кузбассе. — 2005. -№ 3. — С. 49-51.
4. Карасева, О. В. Лапароскопические операции при абсцедирующих формах аппендикулярного перитонита у детей / О. В. Карасева, В. А. Капустин, А. В. Брянцев // Дет. хирургия. — 2007. — №№ 3. — С. 23-27.
— 2007. — №№ 3. — С. 23-27.
5. Гельфанд, Б. Р. Антибактериальная терапия хирургической абдоминальной инфекции и абдоминального сепсиса / Б. Р. Гельфанд, В. А. Гологорский, С. З. Бурне-вич // Consilium medicum. — 2000. — Т. 2, №> 9. — С. 36-44.
6. McCann, J. W. Image-guided drainage of multiple intraabdominal abscesses in children with perforated appendicitis: an alternative to laparotomy / J. W. McCann, S. Maroo // Pediatr. Radiol. — 2008. — N 38. — Р. 661-668.
Адрес для корреспонденции
213640, Республика Беларусь,
Могилевская область, г. Костюковичи,
ул. Юношеская, 111,
УЗ «Костюковичская ЦРБ»,
хирургическое отделение,
тел. раб.: +375 224 52-37-40,
раб.: +375 224 52-37-40,
тел. моб.: +375 29 166-61-60,
e-mail: [email protected], [email protected]
Барсуков К. Н.
Поступила 10.05.2011 г.
Абсцессы брюшной полости (диагностика, лечение)
1. Акмаев И.Г. Современные представления о взаимодействиях регулирующих систем: нервной, эндокринной и иммунной // Успехи физиол. наук. 1996. — Т. 27, № 18. — С. 3-19.
2. Алексеев А.А., Буянов В.М., Огнев Ю.В. Хирургическая техника дренирования грудного лимфатического протока // Вестн. хир.- 1988.- № 3.- С. 12-18.
3. Альперович Б.И., Казанцев Н.И, Смольянинов Е.С. и др. Влияние нарушений иммунитета на частоту гнойных послеоперационных нарушений у больных при операциях на печени // Хирургия. 1997. — № 1. -С. 41-44.
4. Альперович Б.И., Соловьев М.М. Очерки неотложной хирургии живота // Томск. 1975. — 150 с.
Альперович Б.И., Соловьев М.М. Очерки неотложной хирургии живота // Томск. 1975. — 150 с.
5. Анисимов В.Н., Морозов В.Г., Хавинсон В.Х. Роль пептидов эпифиза в регуляции гомеостаза: 20-летний опыт исследования // Успехи соврем, биол. 1993. — Т. 113, Вып. 4. — С. 752-762.
6. Анкудинов Ф. С., Финк К.К., Семёнов Н.В. Комплексное лечение разлитого гнойного перитонита // 8 Всероссийский съезд хирургов. Тезисыдокладов. Краснодар. — 1995. — С. 570-571.
7. Антибактериальная терапия:// Практическое руководство под ред. JT.C. Страчунского, Ю.Б. Белоусова, С.Н. Козлова. -М.: 2000. 191 с.
8. Антибиотикопрофилактика и антибиотикотерапия основных форм хирургической инфекции: метод, рекомендации // Под ред. Н.А. Ефименко. М.: ГВМУ МО РФ. — 2002. — 50 с.
9. Антибиотикопрофилактика и антибиотикотерапия основных форм хирургических инфекций: метод, рекомендации // Под ред. Н.А. Ефименко. М.: ГВМУ МО РФ. — 2004. — 46 с.
10. П.Атрафонов Р.А., Давыдов М.И. Послеоперационные перитониты: диагностика и хирургическое лечение // Вестник хирургии 2000..jpg) — № 5 -С. 114-118
— № 5 -С. 114-118
11. Афендулов С.А., Краснолуцкий Н.А., Назола В.А. Эндоскопическое лечение и санация брюшной полости при перфоративных гастродуоденальных язвах // Эндоскопическая хирургия. 1999. — № 2. — С. 6.
12. Афендулов С.А. с соавторами. Неотложная эндовидеохирургия в клинической больнице при острых заболеваниях и ранениях брюшной полости // IV Всероссийский съезд по эндоскопической хирургии. Тезисы докладов. Москва. — 2001. — С. 5.
13. Балалыкин А.С. Прошлое и настоящее абдоминальной эндоскопической хирургии. Материалы 1 международной региональной научно-практической конференции врачей Дальнего Востока и Сибири // Эндоскопическая хирургия. Москва. — 1993. — № 8. — С. 5-11.
14. Балалыкин А.С. Эндоскопическая абдоминальная хирургия // М.: ИМА Пресс. — 1996. — 152 с.
15. Басос С.Ф. Современная тактика лечения амебных абсцессов печени // Тезисы докладов конф. ВМедА. СПб. — 1996. — С. 11-12.
16. Бебуришвили Е.А., Земцов Р.В., Овчаров А.Н., Зюбина Е..jpg) Н., Лозовой А.В. Релапароскопия в раннем послеоперационном периоде. // Эндоскопическая хирургия. 2000. — № 2. — С. 9.
Н., Лозовой А.В. Релапароскопия в раннем послеоперационном периоде. // Эндоскопическая хирургия. 2000. — № 2. — С. 9.
17. Бебуришвили А.Г., Елистратова Е.Е., Панин С.И. Малоинвазивные технологии в диагностике и лечении послеоперационных абсцессов брюшной полости // Эндоскопическая хирургия. 2004. — №1. — С. 25.
18. Беляков Н.А., Конычев А.В., Мешкова М.Е. и др. Экспериментальное обоснование применения органопрепаратов для коррекции воспалительных процессов // Пептидные бирегуляторы -цитомедины. СПб., 1992. — С. 24 — 25.
19. Белоус Р.А., Болгов Д.Ф., Малаев А.А., Редозубов Е.В. Лапароскопическая санация брюшной полости при разлитом аппендикулярном перитоните у детей // V Всероссийский съезд по эндоскопической хирургии. Москва. — 2002. — С. 15-16.
20. Бессмельцев С.С., Царапкин И.М., Федорова З.Д. Новый способ оценки реологических свойств эритроцитов у хирургических больных с эндогенной интоксикацией // Вестник хирургии 1997. — № 4. — С. 32 — 36.
21. Белый В. Я. Патофизиологические аспекты и пути патогенетической терапии острого разлитого перитонита // Дисс. докт. мед. наук.- Л.-‘1987.-411 с.
Я. Патофизиологические аспекты и пути патогенетической терапии острого разлитого перитонита // Дисс. докт. мед. наук.- Л.-‘1987.-411 с.
22. Бисенков Л.Н., Зубарев П.Н. Хирургическое лечение инфекционных осложнений повреждений груди и живота// СПб., 1997. С. 66-67.
23. Блувштейн Г. А. Релапаротомия (показания, техника, исходы). »
24. Автореф. дисс . докт. мед. наук. Саратов, 1993, 39 с.
25. Бородин Ю.И., Пунышев JI.B., Трясучев П.М. Экспериментальное исследование лимфатического русла // Новосибирск.: Наука.- 1975.- 138 с.
26. Бостанов Х.А., Путятин С.В. Некоторые клинические и гематологические показатели при разных формах острого аппендицита // Клиническая хирургия. 1985. — № 4. — С. 11-12.
27. Брискин Б.С., Яценко А.А., Филонов А.В. Ошибки и осложнения лимфосорбции // Хирургия.- 1986,- № 12.- С. 109-114.
28. Брискин Б.С., Савченко З.И., Хачатрян Н.Н. и др. Роль иммунокоррекции в профилактике и лечении послеоперационных осложнений // Республиканский сборник научных трудов. М., 1993. — Т. 92. -С.12 -15.
М., 1993. — Т. 92. -С.12 -15.
29. Брискин Б.С., Савченко З.И., Хачатрян Н.Н. Особенности иммунных реакций при гнойной инфекции брюшной полости. // Клиническая медицина.- 1996.-№2.-С. 56- 57.
30. Брюсов П.Г., Костюченко A.JI. Многокомпонентная терапия хирургического сепсиса.// Воен. мед. журн. — 1997. — № 3. — С. 28 — 34.
31. Булава Г.В., Никулина В.П. Использование иммуномодуляторов при лечении больных с гнойно-септическими послеоперационными осложнениями // Хирургия. 1996. — № 2. — С. 104 — 107.
32. Буланова А.А., Аханзариппов З.А. Иммунотерапия при остром аппендиците у детей // Хирургия. 1994. — № 8. — С. 34-36.
33. Буянов В.М., Алексеев А.А. Лимфология эндотоксикоза // М.: Медицина.- 1990.-271 с.
34. Борисов А.Е., Левин Л.А., Щербакова А.Н. Применение релапароскопии для диагностики и лечения абсцессов брюшной полости // Эндоскопическая хирургия. 2000. — № 2. — С. 11.
35. Буянов В.М., Родоман Г.В., Лаберко Л.А., Соколов А.А., Коротаев А.Л., Наджи Абдула Хусейн. Программированная санационная видеолапароскопия при распространенном перитоните // Эндоскопическая хирургия. 1999. — № 1. — С. 13 -15.
Программированная санационная видеолапароскопия при распространенном перитоните // Эндоскопическая хирургия. 1999. — № 1. — С. 13 -15.
36. Буянов В.М., Родоман Г.В., Лаберко Л.А., Коротаев А.Л. Основные принципы санации брюшной полости при распространенном перитоните // Хирургия. Сб. науч. работ, вып. 2. Москва. — 1998. — С. 15 — 16.
37. Буянов В.М., Родоман Г.В., Лаберко Л.А., Наджи А. Хусейн. Видеолапароскопический метод санации брюшной полости, как альтернатива релапаротомии // Хирургия. Сб. науч. работ, вып.2. Москва. — 1998.- С. 17-20.
38. Варфоломеев А.Р. Применение пептидных биорегуляторов при некоторых неотложных состояниях // Геронтологические аспекты пептидной регуляции функций организма. СПб.: Наука, 1996. — С. 32.
39. Варфоломеев А.Р. Влияние тималина на состояние неспецифической резистентности у больных с ожоговой травмой // Цитомедины, цитокины и антигены главного комплекса гистосовместимости. Чита, 1999. — С. 1213.
40. Васильев И.Т. Механизмы развития эндотоксикоза при острых гнойных заболеваниях органов брюшной полости // Хирургия. 1995. — № 2. — С. 54-58.
1995. — № 2. — С. 54-58.
41. Винницкий Л.И., Витвицкая И.М., Попов О.Ю. Иммунная терапия сепсиса миф и реальность // Анестезиология и реаниматология. — 1997. -№ 3. — С. 89 — 97.
42. Витковский Ю.А. Роль цитокинов в регуляции системы гемостаза //
43. Автореф. дисс. доктора мед. наук. Чита. -1997. -32 с.
44. Витковский Ю.А., Кузник Б.И. Влияние интерлейкина 1 на свертываемость крови и фибринолиз // Гематол. Трансфузиол. 1999. -№2.- С. 27-30.
45. Витковский Ю.А., Кузник Б.И. Значение феномена лейкоцитарной депрессии для оценки течения патологического процесса // Забайкальский медицинский вестник. 1997. — № 1. — С. 15-23.
46. Войно Ясенецкий В.Ф. Очерки гнойной хирургии // Л.: Медгиз. -1956. — 630 с.
47. Возианов А.Ф., Бутенко А.К., Зак К.П. Цитокины. Биологические и противоопухолевые свойства // Киев. Наукова думка. — 1998. — 316 с.
48. Воложин А.И., Сашкина Т.И., Савченко З.И. Иммунитет, типовые формы его нарушения и принципы коррекции // Методические рекомендации. М., 1993. — 100 с.
М., 1993. — 100 с.
49. Вторенко В.И. Лимфогенные методы в лечении перитонита // Проблемы лимфологии и количественной патологии.- М.- 1996.- С. 2829.
50. Вторенко В.И. Клинико-экспериментальное обоснование применения лимфогенных методов в комплексном лечении перитонита // Автореф. дисс. . докт. мед. наук. -М.: -2002. 64 с.
51. Выренков Ю.Е., Полинов А.В., Вторенко В.И. и др. Прямая управляемая эндолимфатическая антибиотикотерапия в комплексном лечении сепсиса//Клин, хир.- 1988.-№ 3.- С. 27-30.
52. Выренков Ю.Е., Шевхужев З.А., Ахундов И. Лимфогенные методы терапии при воспалительных заболеваниях органов брюшной полости // Анналы хирургии. 1999. — № 4. — С. 74-78.
53. Габриэлян Н.И., Дмитриев А.А., Кулаков Г.П. Диагностическая ценность определения средних молекул в плазме крови при нефрологических заболеваниях // Клин, мед.-1981,- № 10.-С. 38-42.
54. Габриэлян Н.И., Дмитриев А.А., Севостьянова О.А. Средние молекулы и уровень эндогенной интоксикации у реанимационных больных // Анестезиология и реаниматология. 1985. — № 1. — С. 36 — 38.
1985. — № 1. — С. 36 — 38.
55. Гарау X. Основы рационального выбора антимикробных препаратов при интраабдоминальных инфекциях // Клин, микробиол. антимикроб, химиотер. 2002. — № 4. — С. 278-287.
56. Гельфанд Б.Р., Гологорский В.А., Лапшина И.Ю. и др. Нозокоминальная инфекция в интенсивной терапии // Анестезиология и реаниматология. 1997. — № 3. — С. 4 — 8.
57. Гельфанд Б.Р., Гологорский В.А., Бурневич С.З. и др. Антибактериальная терапия осложненных интраабдоминальных инфекций и абдоминального сепсиса // Клин, антимикроб, химиотерапия. 2000. -№1.-С. 16-20.
58. Гельфанд Б.Р., Гологорский В.А., Бурневич С.З. и др. Антибактериальная терапия абдоминальной хирургической инфекции // М.: Медицина. 2002. — 144 с.
59. Гельфанд Е.Б., Гологорский В.А., Гельфанд Б.Р. Клиническая характеристика абдоминального сепсиса у хирургических больных // Инфекция и антимикробная терапия. 2000. — Т.2. — № 1 . — С. 6-11.
60. Гирголав С.С. Экспериментальные данные к вопросу о применении изолированного сальника в брюшной полости // Рус..jpg) хирургический архив. -1907.-№2.-С. 281-286.
хирургический архив. -1907.-№2.-С. 281-286.
61. Головацкий Б.В. Лапароскопическая диагностика абсцессов брюшной полости // Хирургия. № 5. — 1991. — С. 30 — 32.
62. Гончаренко О.В. Причины возникновения, патогенез и комплексная профилактика несостоятельности швов кишечника // Клиническая хирургия. 1997. — № 9-10. — С. 24-25.
63. Горпинюк В.П., Горпинюк Ю.П., Громов В.И. Малоинвазивные вмешательства в хирургии // Тезисы докладов. М.: НИИ СП им. Н.В. Склифосовского. — 1996. — том 99. — С. 260.
64. Горский В.А. Использование фибрин-коллагеновых пластин в абдоминальной хирургии // Вестник хирургии. 2001. — №2. — С. 77-81.
65. Горский В.А., Шуркалин Б.К., Леоненко И.В. Применение тахокомба в абдоминальной хирургии // М.: «Атмосфера». 2003. — 168 с.
66. Горшеев А.Н., Дугина А.Н., Обыденникова А.Н., Чесноков В.В., Стегний К.В., Верхозин В.Д. Роль эндовидеохирургии в диагностике и лечении острого аппендицита // Эндоскопическая хирургия. 1999. — № 3. -С. 48 — 49.
67. Гостищев В.К., Сажин В.П., Авдовенко А.Л. Перитонит // М.: Медицина.- 1992.- 221 с.
68. Гостищев В.К., Федоровский Н.М. Непрямая электрохимическая детоксикация в комплексном лечении гнойных заболеваний в хирургии // Хирургия. 1994. — № 4. — С. 48-50.
69. Гостищев В.К., Пауков B.C., Шкроб Л.О. и др. Состояние факторов иммунной защиты и их коррекция у больных хроническими воспалительными заболеваниями нижних конечностей. // Хирургия. -1996.- №5.-С. 43-47.
70. Гостищев В.К. Оперативная гнойная хирургия. М.: Медицина, 1996.
71. Гринев М.В., Громов М.И. Сепсис. Полемические аспекты проблемы // Вестник хирургии. 1997. — №4. — С. 56 — 59.
72. Гринев М.В. Интенсивная терапия при тяжелых формах хирургической инфекции. // Вестник хирургии. 1999. — С. 95-96.
73. Гринев М.В., Громов М.И., Комраков В.Е. Хирургический сепсис. СПб.-М.,-2001.-315 с.
74. Гумеров А.А., Миронов П.И., Викторов В.В., Викторова Т.В. Метаболические и иммунологические изменения при аппендикулярном перитоните у детей, осложненном полиорганной недостаточностью // Вестник хирургии.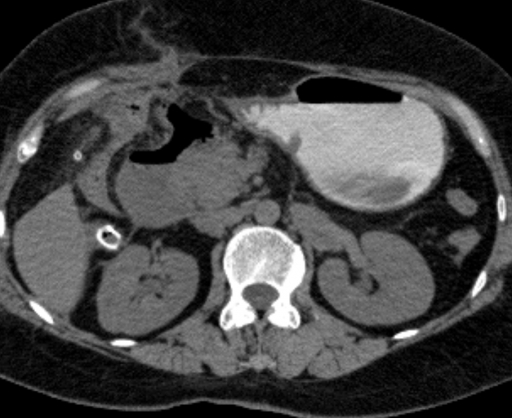 1997. — № 5. — С. 61 — 63.
1997. — № 5. — С. 61 — 63.
75. Давыдов А.А., Крапивин Б.В., Орлов Д.А. и др. Опасности и осложнения при малоинвазивных методиках санации кист, гнойных полостей и свищевых ходов // Эндоскопическая хирургия. 2004. — №1. -С. 49.
76. Давыдов Ю.А., Малафеева Э.В., Михайлов В.П., Костюченко К.В. Послеоперационные гнойные осложнения и иммунный статус организма при оперативном лечении рака толстой кишки // Хирургия. 1994. — № 11. -С. 35-37.
77. Давыдова Н.В., Рябцев В.Г., Матвеева Е.А. и др. Антибиотикочувствительность микрофлоры, выделенной у хирургических больных с гнойными процессами//Антибиотики,-1984.-Т. 29.-№7.- С. 532-535.
78. Данилов К.Ю., Ованесян Э.Р., Курженок Л.Г. и др. Эндолимфатическая антибиотикотерапия у больных с острыми воспалительными заболеваниями органов брюшной полости // Клиническая лимфология.- М.: Подольск,- 1985.-С. 141-142.
79. Джалалов Ю.В. Хирургическая тактика при больших нагноившихся эхинококковых кистах печени // Тезисы докладов конф..jpg) ВМедА. СПб. -1996.-С. 48-49.
ВМедА. СПб. -1996.-С. 48-49.
80. Джумбаев Э.С. Методы лимфатической терапии в хирургии // Проблемы лимфологии и количественной патологии.- М.- 1996.- С. 3536.
81. Диагностическая лапароскопия при острых хирургических заболеваниях и повреждениях органов живота // Под ред. П.Г. Брюсова. -М.: ГВКГ им. Н.Н. Бурденко. 1996. — 18 с.
82. Дмитриева B.C., Семенова С.М. Микробиологический контроль активности антибиотических препаратов // М.: Высш. школа.- 1986.- 447 с.
83. Дронов А.Ф., Котлобовский В.И., Поддубный И.В., Досмагамбетов И.В., Даренков И.А., Дедов К.А. Лапароскопические операции при осложненных формах острого аппендицита у детей // Эндоскопическая хирургия. 1996. — № 4. — С. 8 — 9.
84. Дугина В.М. Лапароскопические операции в лечении больных с патологией органов брюшной полости // Материалы 1 Московского международного конгресса по эндоскопической хирургии. Москва. -1996,- С. 41 -42.
85. Еделев Д.А. Роль интерлейкинов 4 и 10 в регуляции системы гемостаза // Автореф. дисс. . канд. мед наук. Чита. — 1999. — 28 с.
дисс. . канд. мед наук. Чита. — 1999. — 28 с.
86. Емельянов С.И., Матвеев Н.Л., Феденко В.В. Лапароскопическая хирургия: прошлое и настоящее // Эндоскопическая хирургия. 1995. — № 1. — С. 5 — 8.
87. Ермолов А.С., Булава Г.В., Абакумов М.М. и др. Иммунопрофилактика гнойно-септических осложнений у пострадавших с травмой груди и живота // Анналы хирургия. 1997. — № 3. — С. 35-38.
88. Ермолов А.С., Иванов В.А., Григорян А.Р. и др. Эндолимфатическое введение антибиотиков при хирургических заболеваниях органов брюшной полости // Хирургия.- 1984,- № 4.- С. 3943.
89. Ермолов А.С., Васина Т.А. Эндолимфатическая антибактериальная терапия гнойно-септических осложнений и заболеваний в хирургии //
90. Проблемы лимфологии и количественной патологии.-Москва. 1996,-С. 12-14.
91. Ермолов А.С., Гуляев А.А., Жестков К.Г. Перспективы внедрения малоинвазивных методов при неотложных состояниях // V Всероссийский съезд по эндоскопической хирургии. Тезисы докладов. Москва. — 2002. -С. 40.
-С. 40.
92. Ермолов А.С., Пахомова Г.В., Кифус Ф.В., Мусселиус С.Г., Попова Т.С., Шрамко Л.У. Современные аспекты хирургической тактики лечения перитонита//Материалы городского семинара. Том 142. М.: НИИ скорой помощи им. Н.В. Склифосовского. — 2000. — С. 3-7.
93. Ермолов А.С., Багдатьев В.Е., Чудотворцева Е.В., Рожнов А.В. Оценка индекса перитонита Манхаймера // Вестн. хир. 1996. — том 155. -№3.-С. 22-24.
94. Ерюхин И.А., Белый В.Я., Вагнер В.К. Воспаление как общебиологическая реакция (на основе модели острого перитонита). Под ред. А.М.Уголева // Л.: Наука.- 1989.- 262 с.
95. Ерюхин И.А., Шашков Б.В. Эндотоксикоз в хирургической клинике // СПб.: Изд-во «Logos». 1995. — 304 е.
96. Ерюхин И.А. Инфекция в хирургии. Старая проблема накануне нового тысячелетия (Часть I) // Вестник хирургии. 1998. — № 1. — С. 85 -91.
97. Ерюхин И.А., Шляпников С.А. Генерализованные формы воспалительной реакции и хирургической инфекции. Актуальные вопросы терминологии и разграничения понятий // Вестник хирургии 1997. — № 4. -С. 60-64.
— № 4. -С. 60-64.
98. Ерюхин И.А., Гельфанд Б.Р., Шляпников С.А. Хирургические инфекции // Руководство. С-Пб. — Питер. — 2003. — 864 с.
99. Ерюхин И. А., Гельфанд Б.Р., Борисов А.Е. и др. Инфекции в абдоминальной хирургии // В кн.: Хирургические инфекции: руководство. С-Пб. — Питер. — 2003. — С.589-678.
100. Ефименко Н.А. Послеоперационный перитонит: диагностика и лечение. Дисс. докт. мед. наук. — Москва, -1995, — 324 с.
101. Ефименко Н.А. Хирургическая инфекция проблема в Вооруженных силах Российской Федерации // Актуальные вопросы инфекции в хирургии: Научно-практическая конфербенция: Материалы. -М: ГВКГ им. Н.Н. Бурденко — 1999.- С. 3-5.
102. Ефименко Н.А., Чернеховская Н.Е., Выренков Ю.Е. Руководство по клинической лимфологии // М: РМАПО. — 2001. — 160 с.
103. Жданов Д.А. Общая анатомия и физиология лимфатической системы // Л.: Медгиз.- 1952.- 336 с.
104. Жданов Д.А. Взаимоотношение структуры и функции лимфатических капилляров в норме и при патологии // Клин, мед..jpg) — 1970.-№8.-С. 42-61.
— 1970.-№8.-С. 42-61.
105. Жидков А.Е., Мытников Д.Э. Опыт лечения перитонита по материалам 321 ОВКГ // Материалы XIX научно-практической конференции врачей округа. Чита. — 1999. — С. 122-123.
106. Закревская А.В., Березина Л.А., Куляшова Л.Б. Использование Ронколейкина при лечении гнойных инфекций // Медицинская иммунология. 1999. -Т.1.-№ 3-4. -С. 122.
107. Запорожец А.А. Механизм возникновения и профилактика перитонита после операций на желудочно-кишечном тракте // Автореф. дисс. . докт. мед. наук. Минск. — 1984. — 38 с.
108. Захаров С.Н., Свитин Ю.М., Баскаков В.А. Лейкоцитарный индекс интоксикации при перитоните // Хирургия.- 1982.- № 4.- С. 60-62.
109. Зедгенидзе Г.А., Цыб А.Ф. Клиническая лимфография // М.: Медицина.- 1977.- 288 с.
110. Зербино Д.Д. Общая патология лимфатической системы // Киев.-Здоров я.- 1974.- 160 с.
111. Земсков В.М., Земсков A.M. Принципы дифференцированной иммунокоррекции // Иммунология. 1996. — № 3. — С. 4 — 6.
112. Здзитовецкий Д.Э. Абсцессы брюшной полости при программированной релапаротомии // Гнойная хирургия. 1997. — С. 143 -144.
Здзитовецкий Д.Э. Абсцессы брюшной полости при программированной релапаротомии // Гнойная хирургия. 1997. — С. 143 -144.
113. Зулкарнеев Р.А., Чикаев В.Ф. Особенности клинического течения и лечения нагноившихся ран брюшной стенки после удаления деструктивно измененного аппендикса//Вестник хирургии. 1997. -№ 5.-С. 31-33.
114. Золотухин А.С., Привес М.Г. Рентгенологический метод исследования лимфатической системы in vivo // Вестник рентгенологии.-1933.-Т. 12.-№5.- С. 309-318.
115. Зубарев П.Н. Основные пути перитонеальной резорбции при раневом перитоните//Дисс. .канд. мед. наук.- JL- 1974.- 204 с.
116. Игнатьева Г.А. Иммунная система и патология // Патол. физиол. эксперим. мед. 1997. — № 4. — С. 25-37.
117. Игнатьева Г.А. Иммунная система и патология (продолжение).// Патол. физиол. эксперим. мед. 1998. — № 1. — С. 35 — 42.
118. Иммунологические методы / Под ред. Фримеля Г. (Friemel Н.). М.: Медицина, 1987. — 472 с.
119. Иммунология инфекционного процесса // Под ред..bmp) Покровского В.И., Гордиенко С.П., Литвинова В.И. М.: Медицина. — 1993. — 306 с.
Покровского В.И., Гордиенко С.П., Литвинова В.И. М.: Медицина. — 1993. — 306 с.
120. Иммуноферментный анализ // Под ред. Нго Т.Т., Ленхофф Г.М. (Ngo Т.Т., Lenhoff Н.М.). М.: Мир. — 1988. — С.444
121. Иммунный статус при перитоните и пути его патогенетической коррекции // Руководство для врачей. Минск.: ООО «Юнипресс». — 2001. -256 с.
122. Иозефсон С. А. Этиопатогенетические аспекты прогнозирования, профилактики и терапии осложнений гестозов // Автореф. дисс. докт. мед. наук. Чита. — 2000. — 42 с.
123. Ибатуллин И.А. Сегментарное строение лимфатической системы и значение в онкологии и гнойной хирургии // Клиническая лимфология.-М.: Подольск.- 1985.- С. 55-57.
124. Кальф-Калиф Я.Я. О лейкоцитарном индексе интоксикации и его практическом значении//Врач, дело.-1941.-№ 1,-С. 31-35.
125. Казаков В.Н., Мелехин В.Д., Кравцов П.Я. Нейрофизиологические аспекты влияния тималина на функциональное состояние гиперактивных детерминантных структур // Роль пептидных биорегуляторов (цитомединов) в регуляции гомеостаза. Д., 1987. — 45 с.
Д., 1987. — 45 с.
126. Калинина И.И., Хлыстова З.С., Хавинсон В.Х. и др. Содержание тимического фактора тималина в эпителии кожи человека и мыши и изменение его в процессе онтогенеза // Бюлл. экспер. биол. мед. — 1996. -№ 11.-С. 574-577.
127. Каншин Н.Н. Послеоперационные гнойные осложнения (клиника, диагностика, профилактика и лечение) // Республиканский сборник научных трудов. М., 1993. — Т. 92. — С. 3 — 4.
128. Каншин Н.Н. Несформированные кишечные свищи и гнойный перитонит. М.: Биоинформсервис. — 1999. — 125 с.
129. Каншин Н.Н., Воленко А.В. Кардинальные вопросы местного хирургического лечения послеоперационного перитонита // Материалы городского семинара, том 142. М.: НИИ скорой помощи им. Н.В. Склифосовского. 2000. — С. 7-9.
130. Карасева О.В., Капустин В.А., Брянцев А.В. и др. Лапароскопические операции при периаппендикулярных абсцессах у детей // Эндоскопическая хирургия. 2004. — №1. — С. 73 — 74.
131. Караулов А.В. Клиническая иммунология // М. : Медицинское информационное агентство. 1999. — 606 с.
: Медицинское информационное агентство. 1999. — 606 с.
132. Карякин A.M., Кучер В.В. О патогенезе сепсиса и возможностях его лечения с использованием немедикаментозных методик // Вестник хирургии. 1995. -№ 3 — С. 9 — 12.
133. Кетлинский С.А., Калинина Н.М. Цитокины мононуклеарных фагоцитов в регуляции реакций воспаления и иммунитета // Иммунология.- 1995.-№6.-С. 30-44.
134. Кетлинский С.А., Калинина Н.М. Иммунология для врачей // СПб.1998.- 156 с.
135. Киселева Е.П., Огурцов Р.П., Попова О.Я., и др. Сравнительная характеристика двух пептидных иммуномодуляторов // Иммунология.1999.-№-2-С. 23-25.
136. Климова С.В., Пинегин Б.В., Кулаков А.В., Комаров И.А. Особенности гуморального антибактериального иммунитета у часто и длительно болеющих людей // Иммунология. 1997. — № 3. — С. 50 — 52.
137. Клиническое руководство по ультразвуковой диагностике // Под ред. В.В. Митькова. М.: Видар. — 1997. — 388 с.
138. Клиническая иммунология // Под ред. А.В. Караулова..jpg) М.: МИА.- 1999. 243 с.
М.: МИА.- 1999. 243 с.
139. Кожемякин Л.А., Королюк A.M., Морозов В.Г и др. Оценка иммунного статуса организма в лечебных учреждениях // Л.: 1998. -62 с.
140. Козлов В.К., Лебедев М.Ф., Егорова В.Н. Новые возможности иммунотерапии с использованием Ронколейкина рекомбинантного ИЛ 2 человека // Terra Medica. — 2001. — №2. — С. 12-14.
141. Козлов В.К. Иммунопатогенез и цитокинотерапия хирургического сепсиса: пособие для врачей // СПб.: «Ясный свет». -2002.-48 с.
142. Комаров Ф.И. Перспективы использования биорегуляторов в клинической медицине // Пептидные биорегуляторы цитомедины. -СПб., 1992.-С. 3-4.
143. Корнева Е.А. Иммунофизиология // СПб. 1993. — 683 с.
144. Кригер А.Г. Лапароскопические операции в неотложной хирургии // М.: ОАО «Внешторгиздат». 1997. — 216 с.
145. Кригер А.Г., Фаллер А.П., Андрейцев И.Л., Глушков П.С., Череватенко A.M. Диагностическая и лечебная лапароскопия в послеоперационном периоде. // V Всероссийский съезд по эндоскопической хирургии. Тезисы докладов. Москва. — 2002. — С. 51.
Тезисы докладов. Москва. — 2002. — С. 51.
146. Кригер А.Г., Шуркалин Б.К., Горский В.А., Ованесян Э.Р., Ржебаев К.Э., Череватенко A.M., Фаллер А.П., Андрейцев И.Л. Современная доктрина неотложной абдоминальной эндовидеохирургии // Эндоскопическая хирургия. 2000. — № 2. — С. 35.
147. Кудрявцев Б.П., Мирошин С.Н., Семенов С.В. Снигоренко А.С.,
148. Сидорович И.А. Озонотерапия распространенного перитонита в раннем послеоперационном периоде // Вест. хир. 1997. — № 5. — С. 36-41.
149. Кузин М.И. Хирургические болезни // М.: Медицина. 1986. — 704с.
150. Кузин М.И. Перитонит // Руководство по неотложной хирургии органов брюшной полости. Под ред. В.С.Савельева. — М.: Медицина.-1986.-С. 438-481.
151. Кузин М.И., Костюченок Б.М. Раны и раневая инфекция // М.: Медицина. 1990. — 592 с.
152. Кузин Н.М., Андрианов В.Н., Авакян В.Н. Малоинвазивные вмешательства под УЗ-контролем в лечении непаразитарных кист печени // Современные методы ультразвуковой диагностики заболеваний сердца, сосудов и внутренних органов..jpg) М.: 1996. — С. 273-274.
М.: 1996. — С. 273-274.
153. Кузин Н.М., Шкроб О.С., Лотов А.Н. Малоинвазивная, хирургия осложнений деструктивного панкреатита // Анналы хирургической гепатологии. Тула. — 1996. — С. 149.
154. Кузник Б.И. Физиология и патология системы крови // Чита, 2000. -253 с.
155. Кузник Б.И., Морозов В.Г., Хавинсон В.Х. Цитомедины. 25-летний опыт экспериментальных и клинических исследований // СПб.: Наука. -1998.-310 с.
156. Кузник Б.И., Хавинсон В.Х., Витковский Ю.А., и др. Применение пептидных биорегуляторов в хирургии и онкологии // Чита. 2001. — 325 с.
157. Кульберг А.Я. Регуляция иммунного ответа // М.: Медицина. 1986. -224 с.
158. Куприянов В.В., Бородин Ю.И., Караганов Я.Л. и др. Микролимфология // М.: Медицина.- 1983.- 287 с.
159. Курыгин А.А., Сергин А.Е. Значение сонографии в диагностике и лечении абсцессов брюшной полости // Тезисы докладов конф. ВМедА. -СПб. 1996.-С. 48-49.
160. Лабораторные методы исследования в клинике: Справочник. -Отв. ред. В.В. Меньшикова // М.: Медицина. 1987. — 366 с.
ред. В.В. Меньшикова // М.: Медицина. 1987. — 366 с.
161. Лебедев В.Ф., Козлов В.К., Гаврилин С.В. и др. // Иммунотерапия рекомбинантным интерлейкином 2 тяжелых ранений и травм.- СПб.: Изд-во СПбУ. — 2002. — 72 с.
162. Левин Ю.М. Практическая лимфология//Баку.-Маариф.- 1982.302 с.
163. Левин Ю.М. Основы лечебной лимфологии // М.: Медицина.-1986.-287 с.
164. Левин Ю.М. Эндоэкологическая медицина и эпицентральная терапия // М.: Медицина. 2000. — 344 с.
165. Лежар Ф. Неотложная хирургия // Л.: Медгиз. 1941. — 547 с.
166. Лефковиц И., Пернис Б. Иммунологические методы исследования // М.: Мир. 1988. — 520 с.
167. Лимфоциты: методы // Под ред. А.Н. Маца. М.: Мир, — 1990. — 395с.
168. Лотов А.Н., Заводнов И.Я., Мусаев Х.Г. Деструктивные формы панкреатита: состояние и перспектива проблемы // Малоинвазивные вмешательства в хирургии // М.: 1996. С. 221-226.
169. Лукьянченко В.Я. Лимфография//М.: Медицина.- 1966.-219с.
170. Луцевич О.Э. Диагностическая и оперативная лапароскопия при заболеваниях и повреждениях органов брюшной полости // Автореф. дисс. . докт. мед. наук. Москва. — 1993 .-34 с.
дисс. . докт. мед. наук. Москва. — 1993 .-34 с.
171. Лысенко М.В. Эндолимфатическая антибактериальная терапия в комплексном лечении острого разлитого перитонита // Дисс. .канд. мед. наук.- С.- Петербург.- 1992.- 112 с.
172. Люфинг А.А. Диагностическое и прогностическое значение показателей иммунитета при огнестрельном перитоните // Дисс. . докт. мед. наук. -М. 1995. — 148 с.
173. Малинин В.В. Механизмы действия синтетических пептидных тимомиметиков. // Дисс. докт. мед наук. СПб., — 2001. — 41 с.
174. Малинин В. В., Варфоломеев А. Р., Соловьева Д. В. Сочетанное применение тималина и эпиталамина при посттравматических иммунодефицитных состояниях // Проблемы госпитальной гигиены в лечебных учреждениях. СПб., 1997. — С. 154-155.
175. Малиновский Н.Н., Савчук Б.Д. Резидуальные абсцессы брюшной полости // Хирургия. № 10. — 1986. — С. 123 — 127.
176. Малхасян В.А., Таткало И.В., Пиковский Д.Л. и др. Дренирование грудного лимфатического протока в хирургической практике // М. : Медицина. 1979.- С. 248.
: Медицина. 1979.- С. 248.
177. Майстренко Н.А., Сухопара Ю.Н. Лечебно-организационные аспекты применения лапароскопических технологий в неотложной абдоминальной хирургии // Эндоскопическая хирургия. 1997. — № 1. — С. 74 -15.
178. Малков И.С., Шайморданов Р.Ш., Биряльцев В.Н. Лапароскопическая санация брюшной полости при разлитом гнойном перитоните // Материалы 2-го Московского международного конгресса по эндоскопической хирургии. Москва. — 1997. — С. 182 — 184.
179. Малоинвазивная хирургия (под ред. Д. Розина) // М:. Медицина. — 1998.-280 с.
180. Мамлеев И.А., Хасанов Р.Ш., Сатаев В.У., Макушкин В.В. Лапароскопическое лечение продолжающегося послеоперационного перитонита у детей // Эндоскопическая хирургия. 1999. — № 2. — С. 40.
181. Мартов Ю.Б. Распространенный перитонит // М.: Триада X. -1998.-58 с.
182. Малиновский Н.Н., Решетников Е.А., Шипилов Г.Ф. и др. Иммунотерапия хирургического сепсиса // Хирургия. 1997. — № 1. — С. 4 -8.
183. Мельникова С..jpg) Л. Возможности индивидуального прогнозированиясостояния некоторых физиологических функций // Автореф. дисс.докт. мед. наук. Чита. — 1997. — 34 с.
Л. Возможности индивидуального прогнозированиясостояния некоторых физиологических функций // Автореф. дисс.докт. мед. наук. Чита. — 1997. — 34 с.
184. Мельникова С.Л., Богомолов Н.И., Розенберг В.Я. Возможности прогнозирования развития послеоперационных осложнений с учетом индивидуальных характеристик // Экологическая патология: вопросы биохимии, фармакологии, клиники Чита. — 1995. — 192 с.
185. Меньшиков В.В. Лабораторные методы исследования в клинике // М.: Медицина. 1987. — 196 с.
186. Милонов О.Б., Тоскин К.Д., Жебровский В.В. Послеоперационные осложнения и опасности в абдоминальной хирургии // М.: Медицина. -1990.-560 с.
187. Морозов В.Г. Механизмы действия цитомединов в патологии // Пептидные биорегуляторы цитомедины. — СПб. — 1992. — 105 с.
188. Морозов В.Г., Хавинсон В.Х. Пептидные биорегуляторы (25-летний опыт экспериментального и клинического изучения) // СПб.: Наука. 1996.-74 с.
189. Морозов В.Г., Хавинсон В.Х. Перспективы применения цитомединов в клинической медицине и геронтологии. // Клиническая медицина 2000. — №-2 — С. 42-45.
// Клиническая медицина 2000. — №-2 — С. 42-45.
190. Морозов В.Г., Хавинсон В.Х., Малинин В.В. Пептидные тимомиметики // СПб. 2000. — 158 с.
191. Мумладзе Р.Б., Васильев И.Т., Марков И.Н. Антибактериальное и иммунокорригирующее действие озонотерапии при перитоните // Вестник хирургии. 1995. № 3. — С. 56-60.
192. Назаров Ф.Н., Ходиев Ш.И., Хакимов А. Лапароскопия в диагностике и лечении ранних послеоперационных осложнений // Эндоскопическая хирургия. 2000. — № 2. — С. 46.
193. Немцев Н.Н., Мясников А.Д., Сухих Н.В., Воронин В.М., Ефремов А.Б. Опыт эндохирургического лечения острых гнойных аднекситов, осложненных пельвиоперитонитом // Эндоскопическая хирургия. 1998. -№ 2. — С. 64.
194. Нечаев Э.А. Хирургическая инфекция клиника, диагностика, лечение // Руководство для военных врачей. — М. — 1993. — 296 с.
195. Никольский В.И. Внутрибрюшные абсцессы (новое в диагностике и лечении) // Автореф. дисс.докт. мед. наук. Самара. — 1995. — 31 с.
196. Новоселова Е. Г., Макар В.Р., Семилетова Н.В. и др. Участие антиоксидантов в регуляции клеточного иммунитета // Иммунология. -1998.-№4.-С. 33-37.
Г., Макар В.Р., Семилетова Н.В. и др. Участие антиоксидантов в регуляции клеточного иммунитета // Иммунология. -1998.-№4.-С. 33-37.
197. Нузов Б.Г., Смолягин А.И., Чайникова И.Н. и др. Лечение гнойных ран у больных сахарным диабетом // Хирургия. 1997. — № 8. — С. 16-19.
198. Оболенский С.В., Малахова М.Я. Лабораторная диагностика интоксикации в практике интенсивной терапии (учебное пособие для врачей-слушателей) // СПб.-1991.- С. 16.
199. Осипов Б.Б., Лызиков А.Н. Прогнозирование гнойных осложнений после лапароскопической холецистэктомии // Эндоскопическая хирургия. 2004. — №1. — С. 120.
200. Останин А.А., Черных Е.Р. Эффективность цитокинотерапии Ронколейкином в комплексном лечении хирургической инфекции // Пособие для врачей. СПб. — 2001. — 28 с.
201. Павлович С.А. Основы иммунологии // Минск: Вышейшая школа. -1998.- 116 с.
202. Панченков Р.Т., Выренков Ю.Е., Ярема И.В. и др. Лимфосорбция //М.: Медицина.- 1982.- 237 с.
203. Панченков Р.Т., Выренков Ю. Е., Ярема И.В. и др. Эндолимфатическая антибиотикотерапия//М.: Медицина.- 1984.-240 с.
Е., Ярема И.В. и др. Эндолимфатическая антибиотикотерапия//М.: Медицина.- 1984.-240 с.
204. Панченков Р.Т, Ярема И.В., Сильманович Н.Н. Лимфостимуляция // М.: Медицина.- 1986.- 240 с.
205. Перминова Г.И., Соколов А.А., Наджи А. Хусейн, Затонская Н.В. Санационная лапароскопия в лечении распространенного перитонита // Материалы 3-го Московского международного конгресса по эндоскопической хирургии. Москва. — 1999. — С. 219 — 221.
206. Петлах В.И. Применение канюляции брюшной полости для отсроченных лапароскопических вмешательств в неотложной детской хирургии // Эндоскопическая хирургия. 1998. — № 1. — С. 38.
207. Перфильев Д.Ф. Микробиологические и иммунологические показатели местного перитонита аппендикулярного происхождения // Хирургия. 1994. — № 12. — С. 24 — 26.
208. Петров Р.В., Хаитов P.M., Пинегин Б.В. Иммунодиагностика иммунодефицитов // Иммунология. 1997. — № 6 — С. 4 — 7.
209. Пинегин Б.В., Андронова Т.М., Юдина Т.И. Иммунодиагностика и иммунотерапия хирургических инфекций // Int. J. on Immunorehabil.1998.-№ 10.- P. 86-97.
J. on Immunorehabil.1998.-№ 10.- P. 86-97.
210. Плешаков В.П. Перитонеосорбция и лимфотропная терапия в лечении разлитого гнойного перитонита // Хирургия. 1999. — № 3. — С. 32-36.
211. Покровский В.И. Иммунология инфекционного процесса // М.: Медицина. 1994. — 216 с.
212. Попов В.А. Перитонит//Д.: Медицина.- 1985.- 232 с.
213. Поярков В.Д. Возможное использование неспецифических факторов иммунитета в прогностических целях // Хирургия. 1978. — № 5. -С. 56-59.
214. Привес М.Г. Рентгенография лимфатической системы (Лимфорентгенография) // Д.: Печат. двор.- 1948.- 140 с.
215. Пиковский Д.Л. Философия экстренной хирургии // М.: Триада X. -2001.
216. Пинегин Б.В., Андронова Т.М., Юдина Т.И. Иммунодиагностика и иммунотерапия хирургических инфекций // Иммунология. 1998. — № 10. -С. 6-14.
217. Предтеченский В.Е. Руководство по клиническим лабораторным исследованиям // Москва. 1960. — С. 91, 261, 567 — 568.
218. Решетников Е.А., Шипилов Г.Ф., Чуванов М. В. Дискуссионные вопросы диагностики и лечения хирургического сепсиса // Хирургия1999.- № 10 С.13-15.
В. Дискуссионные вопросы диагностики и лечения хирургического сепсиса // Хирургия1999.- № 10 С.13-15.
219. Рошаль J1.C., Капустин В.А. Лапароскопическая санация брюшной полости при аппендикулярном перитоните // Хирургия. 1996. — № 4. — С. 35 -37.
220. Савельев B.C., Буянов В.М., Балалыкин А.С. Эндоскопия органов брюшной полости // М.: Медицина. 1977. — 265 с.
221. Савельев B.C., Кригер А.Г. Лапароскопические вмешательства в неотложной хирургии: состояние проблемы и перспективы // Эндоскопическая хирургия. 1999. — № 3. — С. 3-6.
222. Савельев B.C. Руководство по неотложной хирургии органов брюшной полости // М.: Медицина. 1986. — 608 с.
223. Савицкий Н.Н. Биофизические основы кровообращения и клинические методы изучения гемодинамики // М.: Медицина.- 1974.- 196 с.
224. Савчук Б. Д. Гнойный перитонит//М.: Медицина.- 1979.- 192с.
225. Сальник Б.Ю., Серебров В.Ю., Суханова Г.А. Тимус в системе эндокринной регуляции метаболизма // Томск. 1987. — 128 с.
226. Сандаков П.Я., Самарцев В.А., Зинец С.И., Дьяченко М.И., Зубова Е.П. Релапароскопия в диагностике и лечении послеоперационных осложнений // Эндоскопическая хирургия. 2000. — № 2. — С. 62.
227. Сапин М.Р., Этинген Л.Е. Иммунная система человека // М.: Медицина. 1996. — 304 с.
228. Сапин М.Р. Иммунная система и иммунодефицит // Клин. мед. — 1999.-№ 1.-С. 5-10.
229. Сачек М.Г., Косинёц А.Н., Адаменко Г.П. Иммунологические аспекты хирургической инфекции // Витебск. 1994. — 140 с.
230. Светухин A.M., Саркисов Д.С., Жуков А.О. Хирургический сепсис определение понятия. Вопросы терминологии // Хирургия. — 1999. — № 10.-С. 4-8.
231. Седов В.М., Стрижелецкий В.В. Эффективность лапароскопической технологии в лечении острого аппендицита // Эндоскопическая хирургия. 1999. — С. 24 — 28.
232. Селье Г. На уровне целого организма. М.: Наука, 1972. — 122 с.
233. Симбирцев А.С. Интерлейкин 8 и другие хемокины // Иммунология. — 1999. — № 4 — С. 9-14.
234. Симбирцев А.С. Интерлейкин I // Иммунология. 1998. — № 3. — С. 5-9.
Симбирцев А.С. Интерлейкин I // Иммунология. 1998. — № 3. — С. 5-9.
235. Симонян К.С. Перитонит//М.: Медицина. 1971. — 216 с.
236. Скипенко О.Г. и др. Применение раневого покрытия Тахокомб при хирургических вмешательствах на печени и поджелудочной железе // Хирургия.- 1998.-№1. с. 11-14.
237. Слесаренко С.С., Блувштейн Г.А., Додин С.В., и др. Пути прогнозирования и профилактики гнойных осложнений внутрибрюшных операций // Вестник хирургии. 1994. — Т. 152. — № 5 — 6. — С. 50 — 54.
238. Снегирев И.И. Владимиров Ю.А. Хирургическое лечение перитонита аппендикулярного происхождения. Хирургия перитонита, панкреонекроза, несформированных кишечных свищей // Сб. науч. ст. Иркутск. 1994. — С. 118 -199.
239. Соболев В.Е. Лапароскопические санации в раннем послеоперационном периоде // Эндоскопическая хирургия. 1999. — № 6. -С. 41.
240. Соболев В.Е. Лапароскопия в раннем послеоперационном периоде // Эндоскопическая хирургия. 1999. — № 2. — С. 62.
241. Стефановский В. Г. Применение видеолапароскопической техники и высоковольтного импульсного электронного разряда в лечении больных перитонитом // Дисс. .канд. мед. наук. Омск. — 2000. — 232 с.
Г. Применение видеолапароскопической техники и высоковольтного импульсного электронного разряда в лечении больных перитонитом // Дисс. .канд. мед. наук. Омск. — 2000. — 232 с.
242. Струков А.И., Петров В.И., Пауков B.C. Острый разлитой перитонит // М.: Медицина,- 1987.- 288 с.
243. Струкова С.М. Гуморальные гомеостатические системы при воспалении // Воспаление. М.: Медицина, 1995. — С. 52 — 59.
244. Стручков В.И. Гнойная хирургия // М.: Медгиз. 1962. — 358 с.
245. Сулим Н. И., Кузник Б. И. Цитомедины новый класс биорегуляторов// Избранные вопросы ортопедии и травматологии в мирных и экстремальных условиях. — М. — 1998. — С. 229-257.
246. Тепфер Г., Тома Р., Цавта Б. Специфические белки в клинической лабораторной диагностике: вопросы и ответы // М. 2001. — 96 с.
247. Тищенко М.И. Измерение ударного объема крови по интегральной реограмме тела человека // Физиолог, журнал СССР.- 1973.- т. 59.- № 8.- С. 1216-1224.
248. Тимербулатов В.М., Уразбахтин И.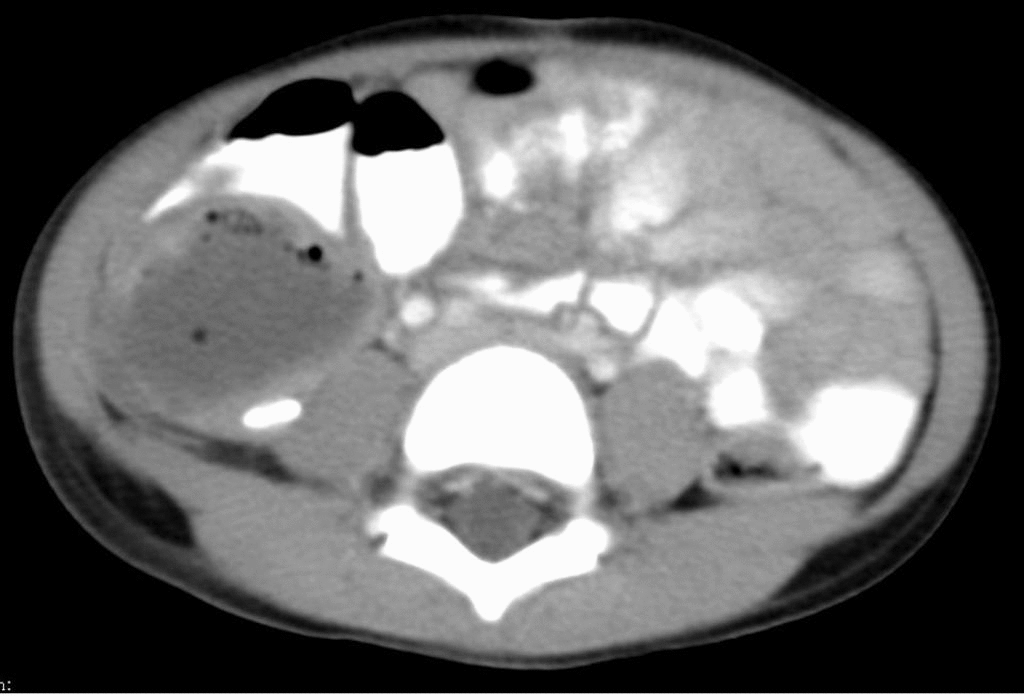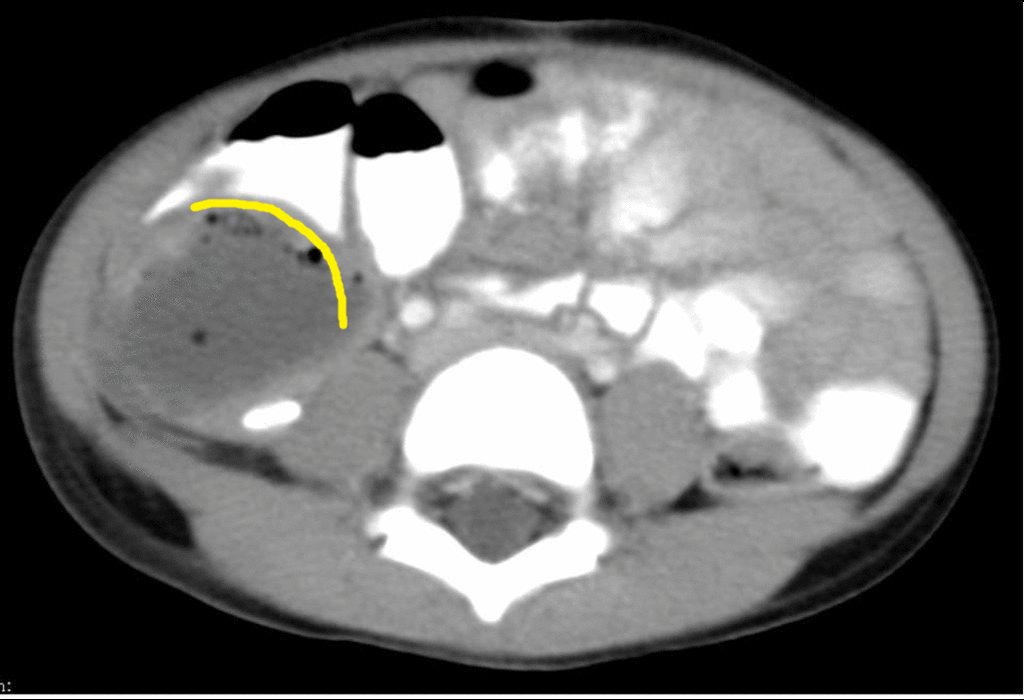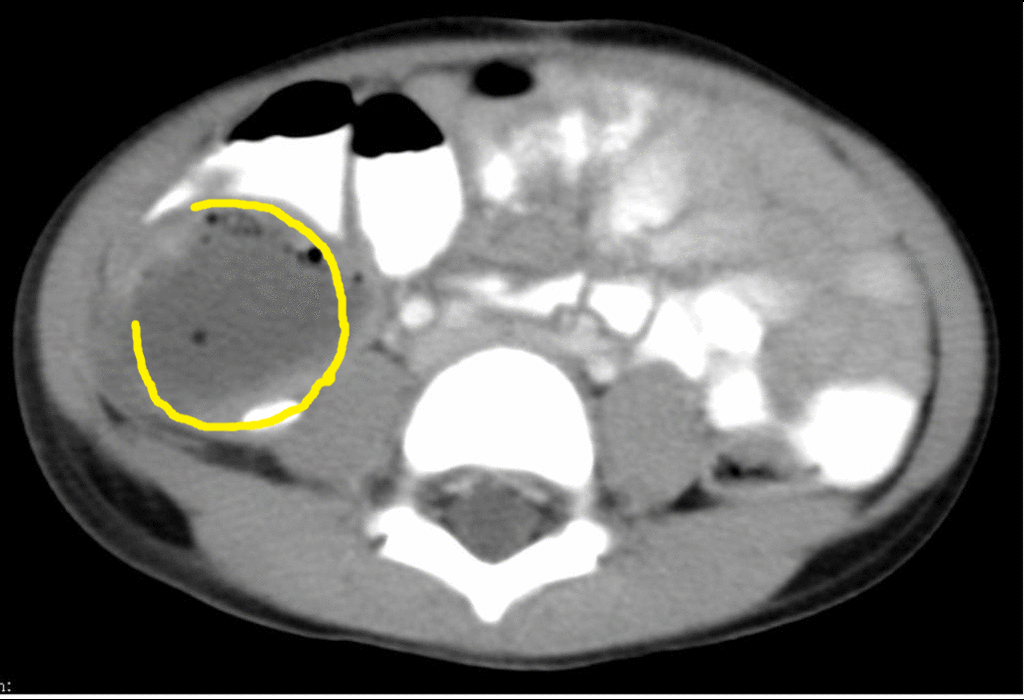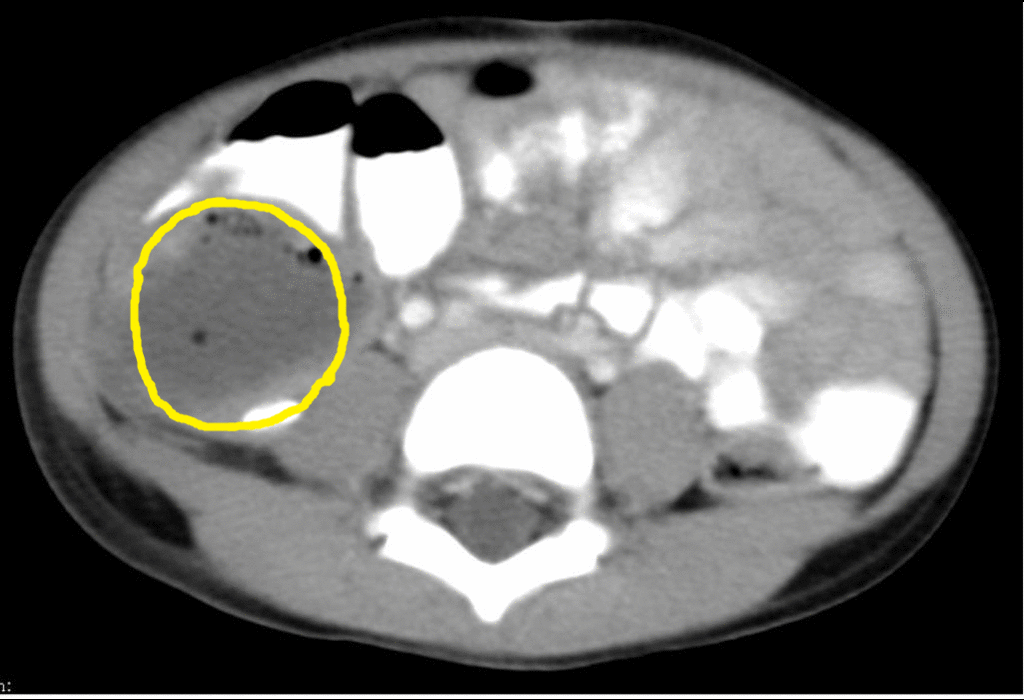 М., Хасанов А.Г., Нагаев Н.Р., Сибаев В.М. Лапароскопическое лечение различных форм спаечной болезни брюшины // Эндоскопическая хирургия. 1998. — № 3. — С. 60.
М., Хасанов А.Г., Нагаев Н.Р., Сибаев В.М. Лапароскопическое лечение различных форм спаечной болезни брюшины // Эндоскопическая хирургия. 1998. — № 3. — С. 60.
249. Урсов С.В. Оптимизация диагностики и лечения острого панкреатита // Автореф. дисс. . д-ра. мед. наук. М. — 2003. — 46 с.
250. Ушверидзе Д.Г., Самойлов А.О., Покровский К.А. и др. Абсцессы подпеченочного пространства после лапароскопической холецистэктомии // Тезисы X Конференции ассоциации хирургов Санкт-Петербурга. 2000. -С. 200-201.
251. Фаллер А.П., Кригер А.Г., Горский В.А. Видеолапароскопия в лечении послеоперационных осложнений. IV Всероссийский съезд по эндоскопической хирургии // Тезисы докладов. — Москва. — 2001. — С. 63.
252. Федоров А.В., Сажин А.В., Стегний К.В. Технические аспекты лапароскопических операций при послеоперационных абсцессах брюшной полости // Эндоскопическая хирургия. 2004. — №1. — С. 172 — 173.
253. Федоров В.Д. Лечение перитонита// М.: Медицина.- 1974.- 224 с.
254. Федоров В.Д., Гостищев В.К., Ермолов А.С., Богницкая Т.Н. -Современные представления о классификации перитонита и системах оценки тяжести состояния больных //Хирургия. 2001. — № 4. — С. 22 — 24.
Федоров В.Д., Гостищев В.К., Ермолов А.С., Богницкая Т.Н. -Современные представления о классификации перитонита и системах оценки тяжести состояния больных //Хирургия. 2001. — № 4. — С. 22 — 24.
255. Филиппов С.И. Современные технологии в комплексном лечении больных перитонитом // Автореф. дисс. . докт. мед. наук. Омск. — 1997. -32 с.
256. Фрейдлин И.С. Цитокины и межклеточные контакты в противоинфекционной защите организма // Соросовский образовательный журнал. № 7. — 1996. — С. 19-25.
257. Фрейдлин И.С. Иммунная система и ее дефекты // СПб.: НТФФ Полисан.- 1998.- 112 с.
258. Хаитов P.M., Пинегин Б.В. Иммуномодуляторы и некоторые аспекты их клинического применения // Клиническая медицина. 1996. -№ 8. — С. 7 — 12.
259. Хаитов P.M., Щельцина Т.Д., Бутаков А. А. и др. Иммуномодулятор «полиоксидоний» в профилактике и лечении гнойно-хирургической инфекции // Хирургия. 1997. — №1 — С. 49-54.
260. Хаитов P.M., Пинегин Б.В. Вторичные иммунодефициты: клиника, диагностика, лечение // Иммунология. 1999. — № 1. — С. 14-17.
1999. — № 1. — С. 14-17.
261. Хаитов P.M., Пинегин Б.В. Современные иммуномодуляторы: основные принципы их применения // Иммунология. 2000. — № 5. — С. 4 -7.
262. Хаитов P.M., Пинегин Б.В. Современные представления о защите организма от инфекции. // Иммунология. 2000. — № 1. — С. 61-64.
263. Ханевич М.Д. Перитонит. // Лекция для слушателей факультетов подготовки врачей и руководящего состава // СПб.: Изд-во ВМедА им. С.М. Кирова. 1993.-24 с.
264. Хирургические инфекции: Руководство // Под ред. И.А. Ерюхина, Б.Р. Гельфанда, С.А. Шляпникова. СПб. — Изд. дом «Питер». — 2003. — 853 с.
265. Хмелевская И.Г. Ковальчук Л.В. Анализ иммунотропной активности антибиотиков и протеолитических ферментов на различныхэкспериментальных моделях индукции иммунодефицитного состояния. // Иммунология. 2000. — № 4. — С. 42-45.
266. Хрупкин В.И., Матафонов В.А., Баженов В.Г. Организационные аспекты лечения больных с признаками хирургической инфекции // Актуальные вопросы инфекции в хирургии: Науч. -практ. конф.: Материалы. М: ГВКГ им. Н.Н. Бурденко. — 1999. — С. 66-68.
-практ. конф.: Материалы. М: ГВКГ им. Н.Н. Бурденко. — 1999. — С. 66-68.
267. Хрупкин В.И., Алексеев С.А. Оценка иммунологических нарушений у больных распространенным перитонитом // ВМЖ. 2003. -№9.-С. 30-34.
268. Чернух A.M. Воспаление // М.: Медицина. 1979. — 236 с.
269. Чеченин Г.М. Малоинвазивные вмешательства при объемных и полостных образованиях брюшной полости, забрюшинного пространства и желчных протоков под ультразвуковым наведением // Автореф. дисс. . канд. мед. наук. М. — 2001. — 27 с.
270. Чиркунов А.В. Влияние тималина, тимогена и вилона на некоторые показатели иммунитета и гемостаза // Автореф. дисс. канд. мед. наук. -Чита. 2000. — 20 с.
271. Шано В.П., Гюльмамедов Ф.И., Нестеренко А.Н. и др. Варианты лечения критических состояний с учетом патогенеза SIRS-синдрома системного воспалительного ответа // Анестезиология и реаниматология. -1997.-№6.-С. 48-53.
272. Шаповальянц С.Г., Колюбин Р.И. Возможности видеолапароскопии в лечении перитонита // 4-й Московский международный конгресс по эндоскопической хирургии..jpg) Сборник тезисов под ред. проф. Галлингера Ю.И. Москва. — 2000. — С. 357-359.
Сборник тезисов под ред. проф. Галлингера Ю.И. Москва. — 2000. — С. 357-359.
273. Шевченко Ю.Л., Гришанин В.А., Матвеев С.А. и др. Госпитальная инфекция и некоторые аспекты ее иммунопрофилактики // Вестник хирургии.-1996.-Т. 155.-№5.-С. 104-106.
274. Шкроб О.С., Лотов А.Н., Мусаев Х.Г. и др. Выбор метода лечения деструктивного панкреатита и его последствий // Хирургия. 1996. — № 5. -С. 41-47.
275. Шляпников С. А., Бубнова Н.А., Ерюхин И. А. Принцип цитокиновой терапии сепсис-синдрома (предварительное сообщение) // Вестник хирургии. 1997. -№3. — С. 51 — 54.
276. Шляпников С.А., Ефимова И.С. Вторичный и третичный перитонит: роль антибактериальной терапии в комплексном лечении // Антибиотики и химиотерапия. 2001. — №46 (12). — С. 35-41.
277. Шуркалин Б.К., Кригер А.Г., Горский В.А. Гнойный перитонит // М.:РГМУ.- 1993.- 143 с.
278. Шуркалин Б.К., Кригер А.Г., Ржебаев К.Э., Череватенко A.M. Возможности лапароскопической хирургии в лечении заболеваний, осложненных перитонитом // Эндоскопическая хирургия. 1998.- № 3. -С. 7 — 9.
1998.- № 3. -С. 7 — 9.
279. Шуркалин Б.К., Кригер А.Г., Череватенко A.M., Ржебаев К.Э., Глушков П.С., Шогенов А.А. Лапароскопическое лечение заболеваний, осложненных перитонитом // Эндоскопическая хирургия. 1999. — № 2. -С. 76 — 77.
280. Шуркалин Б.К., Горский В.А., Эттингер А.П. Можно ли не ушивать перфоративную язву? // Вестник хирургии. 2001. — №2. — С. 81 -86.
281. Эндогенная интоксикация при острых хирургических заболеваниях // Под ред. проф. Ю.Н. Белокурова и В.В.Рыбачкова. 2-е изд. с изменен, и доп. — Ярославль. — 2000. — 184 с.
282. Яан В., Кате Т. Сепсис и ДВС. Центральная роль цитокинов // Тромбозы и геморрагии, ДВС-синдром. Проблемы лечения. М. — 1997. -С. 70-71.
283. Яковлев Г.М., Новиков B.C., Хавинсон В.Х. и др. Механизмы биорегуляции // С-Пб.: Наука. 1992. — 40 с.
284. Яковлев С.В. Актуальные вопросы инфекции в хирургии // Актуальные вопросы инфекции в хирургии: Науч.-практ. конф.: Материалы. М: ГВКГ им. Н.Н. Бурденко. — 1999. — С. 26-28.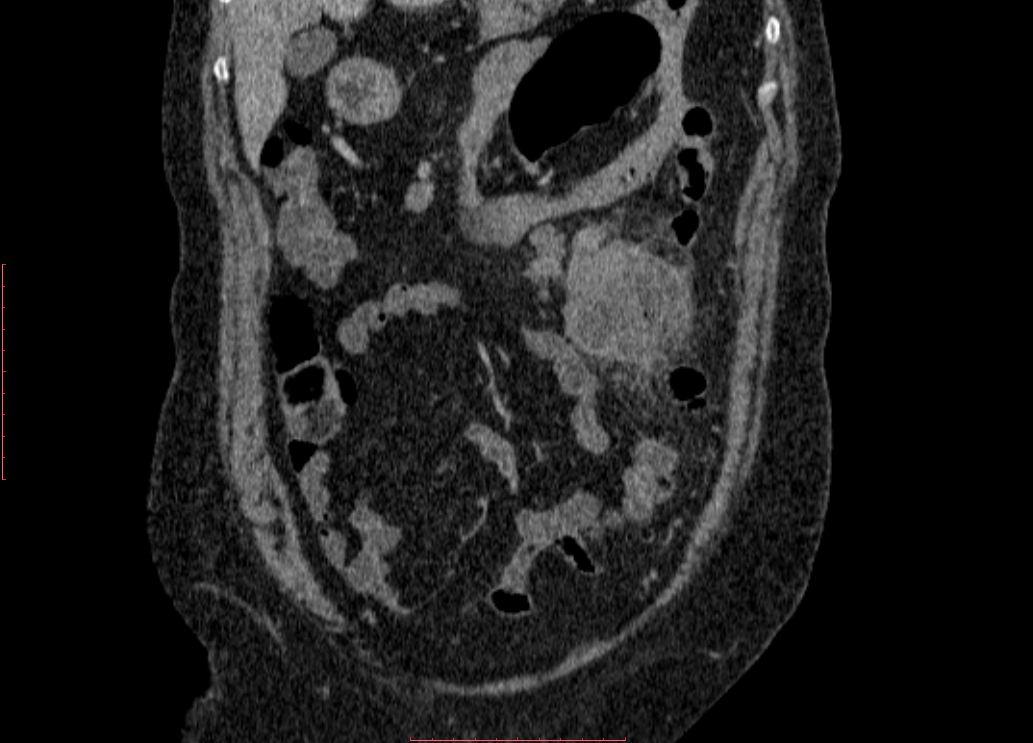
285. Яковлев С.В. Современный взгляд на антибактериальную терапию интраабдоминальных инфекций // Consilium Medicum. 2001. — № 4. — С. 304-309.
286. Янов Ю.К., Ерюхин И.А., Новиков А.Г., Мироненко А.Н. Актуальные проблемы эпидемиологии и профилактики послеоперационных инфекций // Вестник хирургии. 1997. — № 3. — С. 106 -109.
287. Ярилин А.А. Система цитокинов и принципы ее функционирования в норме и патологии // Иммунология. 1997. — № 1. — С. 7 — 14.
288. Ярилин А.А., Кулаков А.В., Конович Е.А., и др. Определение антител к некоторым условно-патогенным бактериям для прогнозирования развития гнойно-септических осложнений после хирургических операций //Иммунология. 1997.-№4. с. 39-41.
289. Ярилин А.А. Основы иммунологии // М.: Медицина. 1999. — 608 с.
290. Яровая Г.А., Васильев И.Т., Нешкова Е.А. Новые аспекты патогенеза перитонита//Хирургия. 1996. — №1 — С. 77-79.
291. Ярема И.В., Уртаев Б.М. Трансфузия лимфы и её компонентов // М.- 1995.-237 с.
292. Aarthelson R.A., Potter T.,Valone F.H. Synergistic increases in IL-1 synthesis by human monogitic cell line THP-1 treated with PAF and endotoxin //Cell.Immunol. 1990. — V. 125. -№ l.-P. 142-150.
Aarthelson R.A., Potter T.,Valone F.H. Synergistic increases in IL-1 synthesis by human monogitic cell line THP-1 treated with PAF and endotoxin //Cell.Immunol. 1990. — V. 125. -№ l.-P. 142-150.
293. Abstract book. 7-th world congress of endoscop. surg // Singapore 2000. 364 p.
294. Abstract of 6-th world congress of endoscop. surg // Rome. 1998. — 2361. P
295. Acunas В., Rozanes I., Celik L et all. Pureli cystic hydatid disease of liver: treatment with percutaneous aspiration and injection of hypertonic saline //Radiology. 1992.-V. 182.-P. 541-543.
296. Aita M. The peptides of the immuno-neuro-endocrine system // Europ. J. Histohem.- 1993.- V. 7.-P. 10-12.
297. Agresta F., De Simone P., Mainente P., Ors G., Michelet I. Laparoscopic appendectomy is not associ with a higher risk of septic complications // Abs. book 7-th world congress of endoscop. surg. Singapore, 2000. P. 229. .
298. Angeras M.H., Darle N., Hamnstrom K., et al. A comparison of imipenem/cilastatin with the combination of cefuroxime and metronidazole in the treatment of intra-abdominal infections // Scand. J. Infect. Dis. 1996. -V.28.-V. 513-518.
J. Infect. Dis. 1996. -V.28.-V. 513-518.
299. Aprahamian C., Schein M., Wittmann D.H. Cefalaxime and metronidazole in severe intra-abdominal infektion // Diagn. Microbiol. Infekt. Dis. 1995.-V. 22.- № 1-2.-P. 183-188.
300. Baggiolini M., Clark-Lewis I. Interleukin-8, a chemotactic and inflammatory cytokine // FEBS Lett. 1992. — V. 307, № 1. — P. 97 — 101.
301. Barboza E., del Castillo M., Yi A., et al. Clindamycin plus amikacin versus clindamycin plus aztreonam in established intra-abdominal infections // Surgery. 1994. — V.l 16. — P. 28-35.
302. Bellanti J.A. Cytokines and Allergik diseases: clinical aspekts // Allergy AsthmaProc.- 1998.-Vol. 19.-№ 6.-P 337-341.
303. Beger H.G., Occtinger W. Bacterial peritonitis in surgery: Patogenesis, symptoms, surgical therapy, peritoneal lavage and progress // Contr. Nephrol.-1987.-№57.- P. 3-9.
304. Bernard K. Physiology of the lymphatic system // Lymphology.- 1974,-Vol. 36.- P. 57-74.
305. Blotta M.H., DeKruyff R.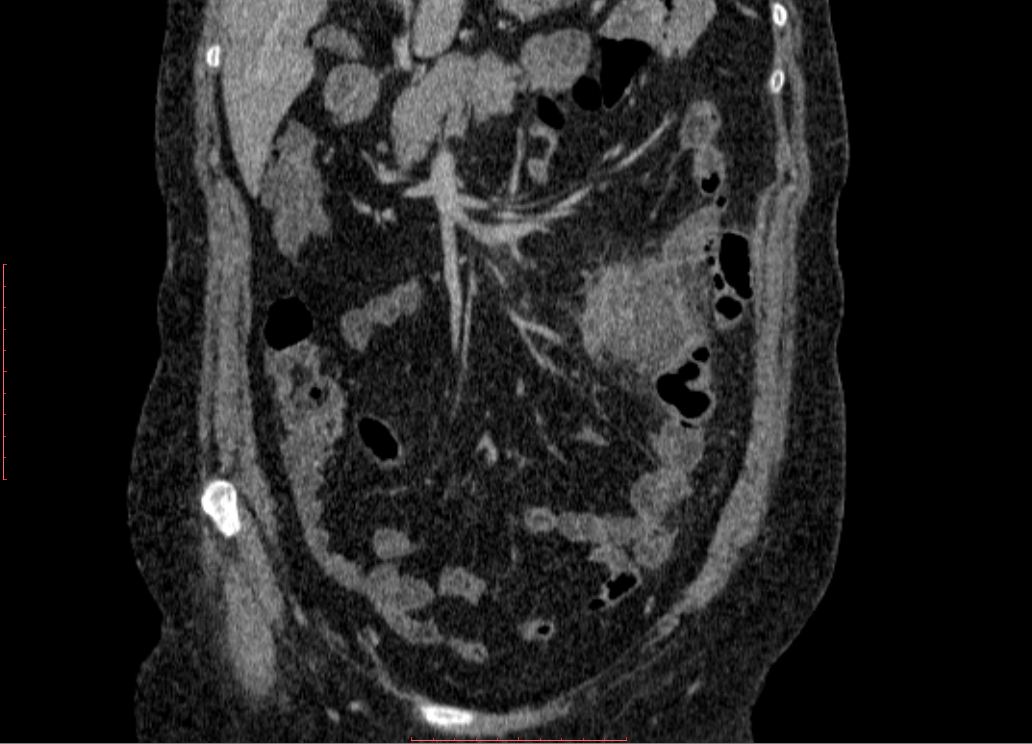 H., Umetsu D.T. Corticosteroids inhibit IL-12 production in humen monocytes // J. Immunol. 1997. — V. 158. — № 3. — P. 5589-5595.
H., Umetsu D.T. Corticosteroids inhibit IL-12 production in humen monocytes // J. Immunol. 1997. — V. 158. — № 3. — P. 5589-5595.
306. Bohnen J.M., Mustard R.A., Schouten B.D. Steroids, APACHE II score, and the outcome of abdominal infection Arch Surg 1994; 129:33-7.
307. Brackner B. Biological tissue glues an outline of personal experience with the preparation TachoComb // International Review of the Armed Forces Medical Services. — 1995. — Vol. 68. — P. 323-327.
308. Braguet M., Lavaud P., Dormont D. Leucocytic functions in burn-injred patients // Prostaglandins.- 1985. V. 29. — № 5. — P. 747-764.
309. Braguet M., Lavaud P., Ducousso R. The cellular immune response in thermal injred patients //Agents Actions. 1986. — V. 17. -№ 314. — P. 385-387.
310. Braun A., Schulman H. The multifunctional calmodulin-dependent protein-kinase: From form to function // Annu. Rev. Phisiol. 1995. — V. 57.1. P. 417 445.
311. Buckingham J.C. Stress and the Hypotalamo-pituitary-immune axis// Int.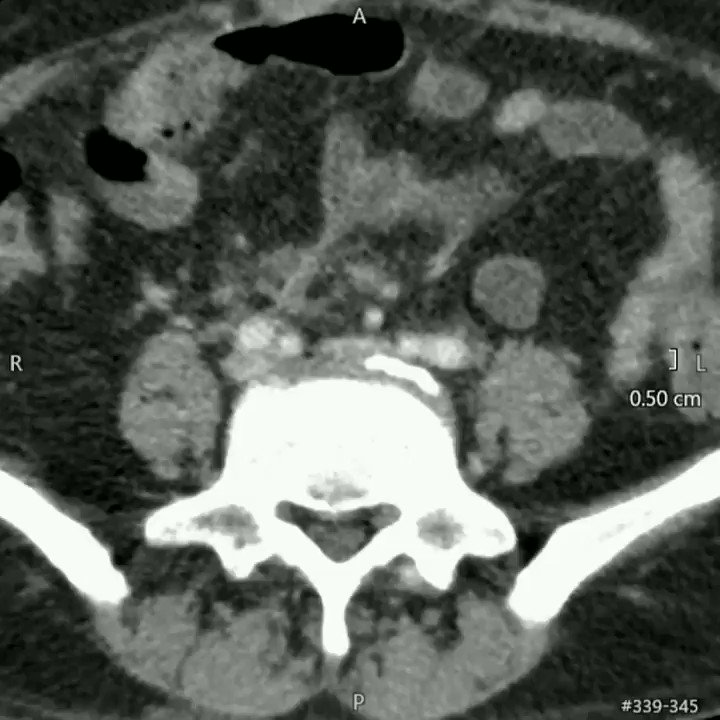 J. Tissue React. 1998. — № 1. — P. 21-34.
J. Tissue React. 1998. — № 1. — P. 21-34.
312. Burnett R.J., Haverstock D.C., Dellinger E.P., et al. Definition of the role of enterococcus in intra-abdominal infection: analysis of a prospective randomized trial // Surgery. 1995. — V. 118. — P. 716-723.
313. Branco C., Contente H., Serra C., Matias R., Santos C. Laparoscopic treatment of perforated peptic ulcer // Abs. book 7-th world congress of endoscop. surg. Singapore. 2000. — P. 688.
314. Brismar В., Malmborg A.S., Tunevall G., et al. Meropenem versus imipenem/cilastatin in the treatment of intraabdominal infections // J. Antimicrob. Chemother. 1995. — V.35. — P.139-148.
315. Brune I.B. Laparo-Endoscopic Surgery. Blackwell Science, Ltd, 1996.
316. Castel J.V.,Gomec M.J., David M. Acute-phase respons of human hepatocites //Hepatology. 1990. — № 5. — P. 1179 — 1186.
317. Cavaillon J.M. Interleukines et inflammation. // Pathol.-biol. 1990. -V. 38,№ 1.-P. 36-42.
318. Chang D.C., Wilson S.E. Meta-analysis of the clinical outcome of carbapenem monotherapy in the adjunctive treatment of intra-abdominal infections // Am. J. Surg. 1997. — V. 174. — P. 284-290.
J. Surg. 1997. — V. 174. — P. 284-290.
319. Christou N.V., Turgeon P., Wassef R., et al. Management of intraabdominal infections. The case for intraoperative cultures and comprehensive broad-spectrum antibiotic coverage // Arch. Surg. 1996. — V.131. — P. 11931201.
320. Colucci M., Paramo J.A., Collen D. Generation in plasma of a fast-acting inhibitor of plasminogen activator in response to endotoxin stimulation // J. Clin. Invest. 1985. — V. 75. — P. 818.
321. Condon R.E., Walker A.P., Sirinek K.R., et al. Meropenem versus tobramycin plus clindamycin for treatment of intra-abdominal infections: results of a prospective, randomized, double-blind clinical trial // Clin. Infect. Dis. -1995. V. 21.-P. 544-550.
322. Cooke A. Lymphaticostomy in peritonitis // Brit. med. J.- 1924.- № 1.-P. 1048-1049.
323. Costain W.A. Lymphaticostomy in peritonitis //Brit. med. J.- 1924.-Vol. 2.-N8.- P. 857-858.
324. Costain W.A. Lymphaticostomy in peritonitis // Surg. Gunec. Obstet.-1924.-№4.- P. 365-367.
Obstet.-1924.-№4.- P. 365-367.
325. Dadvani S.A., Lotov A.N., Zavodnov V.J. et all. Percutaneous cystogastro- and cystoduodenostomy treatment of pancreatic pseudocysts // HBP Surgery. 1996. — V. 9. — P. 37.
326. Дейл M.M., Джон К. Формен. Руководство по иммунофармакологии // М.: Медицина. 1998. — 332 с.
327. Donahue Р.Е., Smith D.L., Yellin А.Е., et al. Trovafloxacin in the treatment of intra-abdominal infections: results of a double-blind, multicenter comparison with imipenem/cilastatin // Am. J. Surg. 1998. — V. 176(Suppl 6A). -P. 53-61.
328. Durum S., Oppenheim J.T. Fundamental Immunology. 3-d Ed. // Ed. W. E. Paul. 1993. — Ch. 21. — P. 801 — 853.
329. Eggiman P., Francioli P., Bille J., et al. Fluconazole prophylaxis prevents intra-abdominal candidiasis in high-risk surgical patients // Crit. Care. Med. 1999. — V. 27. — P. 1066-1072.
330. Engervall P., Granstrom M., Andersson B. et al. Monitoring of endotoxin, interleukin-6 and c-reactive protein serum in neutropenic patients with fever // Eur. J. Haematol.— 1995.— Vol.54. №4.— P. 226—234.
J. Haematol.— 1995.— Vol.54. №4.— P. 226—234.
331. Evans Ph., Clow A. Hucklebridge F. Stress and the Immune system// Psychologist. 1997. — № 10. — P. 303-307.
332. Esmon C.T. Cell mediated events that control blood coagulation and vascular injury // Review of Cell Biology . 1993. — V. 9. — № 1. — P. 47 — 51.
333. Esmon C.T. Possible involvement of cytokines in diffuse intravascular coagulation and thrombosis. // Baillieres Clinical Haematology. 1994. — V. 7. -P. 453-453.
334. Edwards A.C. Lymphaticostomy in peritonitis // Surg. Gynec. Obstet.-1924.-№2,- P. 858-860.
335. Forni G. Potential of local cytokines: Experimental and clinical findings // Anticancer Res. 1999. — Vol. 19. — № 3a. — P. 2002-2003.
336. Fuchs W.A. X-ray anatomy of the thoracic duct // Radiologie.- 1990.-Vol. 10,-№5.- P. 180-192.
337. Geroulanos S.J., the Meropenem Study Group. Meropenem versus imipenem/cilastatin in intra-abdominal infections requiring surgery // J. Antimicrob..jpg) Chemother. 1995. — V. 36 (Suppl A). — P. 191-205.
Chemother. 1995. — V. 36 (Suppl A). — P. 191-205.
338. Giedlin M.A., Zimmerman RJ. The use of recombinant human interleukin 2 in treating infectious disease // Curr. Opin. Biotechnol. 1998. -Vol. 4.-№6.-P. 1007-1008.
339. Goldstein A.L. Clinical potential and application of thimosin peptides // Int. J. Immunorehabilitation. 1997. — № 5. — P. 9-10.
340. Greenberg R.N., Cayavec P., Danko L.S., et al. Comparison of cefoperazone plus sulbactam with clindamycin plus gentamicin as treatment for intra-abdominal infections // J. Antimicrob. Chemother. 1994. — № 34. — P. 391-401.
341. Groer M.W.,Shekleton M.E. Basic pathophisiology // London. 1983. -641 p.
342. Hank J.A., Surfus J., Gan J. at all. Distinct clinical and laboratory activity of two recombinant interleukin 2 preparations // Clin. Cancer res. -1999.-vol. 5(2).-P. 281-289.
343. Hopkins J.A., Lee J.C.H., Wilson S.E. Susceptibility of intra-abdominal isolates at operation: a predictor of postoperative infection // Am. Surg. 1993. — V. 59.-P. 791-796.
Surg. 1993. — V. 59.-P. 791-796.
344. Huizinga W.K.J., Warren B.L., Baker L.W., et al. Antibiotic monotherapy with meropenem in the surgical management of intra-abdominal infections //J. Antimicrob. Chemother. 1995. — V.36 (Suppl A). — P. 179-89.
345. Jacobsson S.I. Clinical anatomy and pathology of the thoracic duct // Stockholm.- 1972.- 254 p.
346. Kashima K., Ito S., Nakamura A. Evaluations of laparoscopic treatments for adhesive ileus // Abs. book 7-th world congress of endoscop. surg. Singapore.-2000.-P. 581.
347. Kempf P., Bauernfeind A., Muller A., et al. Meropenem monotherapy versus cefotaxime plus metronidazole combination treatment for serious intraabdominal infections // Infection. 1996. — V. 24. — P. 473-479.
348. Kim Y., Goldstein E., Lippert W. et al. Polimorfonuclear leucocyte motility in patients with severe burns // Burns. 1999. — V. 15. — № 2. — P. 9399.
349. Kuznik B.I., Tsibikov N.N. Cytokines, Immunoglobulins andt
350. Hemostrasis // Hematol. Rev. 1996. — V. 7. — Part2. — P. 43 — 70.
Rev. 1996. — V. 7. — Part2. — P. 43 — 70.
351. Kuznik B.I., Tsibikov N.N. Immune mechanisms regulating the hemostasis system // Hematol. Rev. 1992. — V. 3. — Part 2. — P. 3 — 20.
352. Lyutoval L.V., Karabasova M.A., Rubakina E.G. et.al. Fibrinolysis and interleukin-1 experimental study // Constituent Cond.Int.Sos. for Pathophysiol. Moskow, 1991. — P. 125 — 125.
353. Lores M.E., Ortiz J.R., Rossello P.J. Peritoneal lavage with povidoneiodine solution in experimentally inducer peritonitis // Surg. Gynecol. Obstet. 1991. — V. 153. — № 1 — P. 33-38.
354. Mackenzi C. Lymphaticostomy in peritonitis // Brit. med.J.- 1924.-№ l.-P. 1114-1117.365. (Malek P.) Малек П. Вопросы патофизиологии лимфатической системы //Прага: Гос. изд-во мед. лит.- 1963.- 175 с.
355. Manncke К., Raestrup Н., Buess G., Becker H.D. Future perspectives in laparoscopic surgery // Ann.Chir.Gynaecol. 1994. — V. 83. — P. 125-135.
356. Mayhall C.G. Surgical infections including burns, in Wenzel R. P., ed. // Prevention and control of nosocomial infections, 2nd ed. Baltimore, MD: Williams and Wilkins. — 1993. — P. 614 — 644.
P., ed. // Prevention and control of nosocomial infections, 2nd ed. Baltimore, MD: Williams and Wilkins. — 1993. — P. 614 — 644.
357. Mazuski J.E., Sawyer R.G., Nathens A.B., et al. The Surgical Infection Society guidelines on antimicrobial therapy for intra-abdominal infections: evidence for the recommendations // Surg. Infect. 2002. — № 3. — P. 175-233.
358. McCarron R.M. Il-l-induced prostacuclin production by cerebellar vasculsr endotelial cells inhibits muelin basic protein-specific limphocit proliferation. // Cell.Immunol. 1992. — V. 145, № 1. — P. 21 — 29.
359. Melnicov V.V., Melnicova S.L., Kuznik B.I. Influence of the posichion of the moon on the functional condition of the immune system // International Journal of immunorehabilitaion. -№ 1. 1994 — P. 233
360. Miguel P., Naegele, Baibi J., Roll S. Laparoscopic appendectomy in 162 patients // Abstr. book. 7-th world congress of endoscop. surg., Singapore. -2000.-V. 781.-P. 332-339.
361. Mitchel D. Lymphaticostomy in peritonitis // Brit..jpg) med. J.- 1924.- № 1.-P. 36-38.
med. J.- 1924.- № 1.-P. 36-38.
362. Montravers P., Gauzit R., Muller C., et al. Emergence of antibiotic resistant bacteria in cases of peritonitis after intraabdominal surgery affects the efficacy of empirical antimicrobial therapy // Clin. Infect. Dis. 1996. — V. 23. -P. 486-94.
363. Nathens A.B., Rotstein O.D., Marshall J.C. Tertiary peritonitis: clinical features of a complex nosocomial infection // World. J. Surg. 1998. — V. 22. -P. 158-163.
364. Nauroth P.P., Stern D.M. Modulation of endothelial cell hemostatic properties by tumor necrosis factor // J.Exp.Med. 1986. — V. 163. — P. 740 -745.
365. Neumann F.-J., Ott L., Marx N. Effect of human recombinant interleukin-6 and interleukin-8 on monocyte procoagulant activity Arteriosclerosis, Thrombosis and vase // Biol. 1997. — V. 17. — № 12. — P. 3399-3405.
366. Neri V., Di Lauro G., Ambrosi A., Valentine T.P. Perforated peptic ulcer // Laparoscopic approach. Abs. of 6-th world congress of endoscop. surg. -Rome. — 1998.-P. 747.
— 1998.-P. 747.
367. Ohmann C., Hau T. Prognostic indices in peritonitis // Hepatogastroenterology. 1997. — V. 44. — P. 937-946.
368. Pacelli F., Doglietto G.B., Alfieri S., et al. Prognosis in intra-abdominal infections. Multivariate analysis on 604 patients // Arch. Surg. 1996. — V.131. -P. 641-645.
369. Paleolog E.M., Carew M.A., Pearson I.D. Effects of tumor necroses factor and interieukin-1 of von Willebrand factor secretion from human vascular endothelial cells // Int. J. Radiat. Biol. 1991. — V. 60. — № 1 — 2. — P. 279 -285.
370. Paleolog E. M., Crosman D. C., McVey J. H., Pearson J. D. Differential regulation by sytokines of constitutive and stimulated secretion of von Willebrand factor from endothelial cells. // Blood. 1990. — V. 75. — № 3. — P. 688-695.
371. Pisano, Puerari G.A., Brazzoli A, Ospedale A.O. Laparoscopic implantation of peritoneal dialysis catheters // Abstr. book. 7-th world congress of endoscop. surg. Singapore. — 2000. — V. 176. — P. 432-437.
432-437.
372. Pier A., Gotz F., Bacher Ch, tbald R. Laparoscopic appendectomy // World J.Surg. 1993. — V. 17. — P. 29-33.
373. Pier A., Goetz F. Laparoscopic Appendectomy. Problems in General Surgery. 1991.-P. 416-425.
374. Pier A., Goetz F., Bacher C. et al. Laparoscopic Appendectomy // World J. Surg. 1993.-V. 17. — №1. — P. 29-33.
375. Rohrborn A., Wacha H., Schoffel U., et al. Coverage of enterococci in community-acquired secondary peritonitis: results of a randomized trial // Surg. Infect. 2000. — № 1. — P. 95-107.
376. Saito Т. The role of endotoxin in the pathogenesis of bacteriale peritonitis with special reference to superoxide in polymorphonuclearleukocytes stimulated by endotoxin // Nippon Ika Daigaku Zasshi. 1991. — V. 58.-№6.-P. 630-639.
377. Saha S.K. Efficacy of metronidasole lavage in treatment of intraperitoneal sepsis. A prospective study // Dig. Dis. Sci. 1996. V. 41. — № 7. -P. 1313-1318.
378. Samama Ch.M., Lu Quin, Diaby M. et al. Inhibition of platelet aggregation by inhaled nitric oxide (NO) in ARDS patients: A dose-effect study // Haemostatic. 1996. — V. 26, Suppl. 3. — P.142 — 142.
Inhibition of platelet aggregation by inhaled nitric oxide (NO) in ARDS patients: A dose-effect study // Haemostatic. 1996. — V. 26, Suppl. 3. — P.142 — 142.
379. Schein M., Assalia A., Bachus H. Minimal antibiotic therapy after emergency abdominal surgery: a prospective study // Br. J. Surg. 1994.- V.81. -P. 89-91.
380. Schoeffel U., Jacobs E., Ruf G., et al. Intraperitoneal microorganisms and the severity of peritonitis // Eur. J. Surg. 1995. — V.161. — P. 501-508.
381. Schrieber J. Early experience with laparoscopic appendectomy in surgery // Surg. Endosc. 1990. — № 4. — P. 6-9.
382. Seghatchian M.J., M.M.Samama. Hypercoagulable states: an overview / In: Hypercoagulamle States // Fundamental Aspects, Acquired Disorders, and Congenital Thrombophilia. CRC Press, Inc. — Boca Raton — New York -London — Tokyo. — 1996. — P. 2 — 17.
383. Seghatchian M.J., Samama M.M. Hypercoagulability, inflammatorycytokines, disseminated intravascular coagulation and hyperfibrinolysis..jpg) // In:
// In:
384. Hypercoagulable States. Fundamental Aspects., Acquired Disorders, and Congenital Thrombophilia. CRC Press, Inc. — Boca Raton — New York -London — Tokyo. — 1996. — P. 311 — 325.
385. Seghatchian M.J., Samama M.M. Hipercoagulable states. Fundamental Aspect, Acquired Disorders, and Congential Trombophiliy. // CRC Press, Inc. -Boca Ration New York — London — Tokyo. — 1996. — P. 2 — 17.
386. Selighsohn U. Disseminated intravascular coagulation. // In: William Haemathology. 5th Ed. Eds. (Beutler E., Lichtman M.A., Coller B.S., Kipps T.J.) Mc Grow-Hill inc, New York. 1995. — P. 1497 — 1497.
387. Solomkin J.S. Antibiotic resistance in postoperative infections // Crit. Care. Med. 2001. — V. 29 (Suppl). — P. 97-99.
388. Steinmetz H.T., Herbertz A., Bertram M., Diehl V. Increase in interleukin-6 serum level preceding fever in granulocytopenia and correlation with death from sepsis // J. Infect. Dis.— 1995.— Vol. 171. № 1.— P. 225— 228.
389. Stephen M. , Loewental J. Generalised infective peritonitis // Surg. Gunecol. Obstet.- 1998.- Vol. 147.- № 2.- P. 231-234.
, Loewental J. Generalised infective peritonitis // Surg. Gunecol. Obstet.- 1998.- Vol. 147.- № 2.- P. 231-234.
390. Silenas R., O’Keefe P., Gelbart S. et al. Mechanical effectiveness of closer peritoneal irrigation in peritonitis // Amer. J. Surg. 1993. — V. 145. — № 3. — P. 371-373.
391. Sugme M. et al. A modified combinazion technigue for performing diagnostic peritoneal lavage // Aust. N.Z.J. Surg. 1985. -V. 65. — № 8. — P. 604606.
392. Surgical Laparoscopy. Ed. By: Zucker K.A., Bailey R.W // Quality Medical Publishing. 1991.- 359 P.
393. Taylor E., Dev V., Shah D., et al. Complicated appendicitis: is there a minimum intravenous antibiotic requirement? A prospective randomized trial // Am. Surg. 2000. — V.66. — P. 887-890.
394. The bacteriologes and septic complication of patients with appendicitis // Lau W.Y., Teoh-Chon C.H., Fan S.T. et al. Ann. Surg. 1994. V. 200. — № 5. -P. 576-581.
395. Topfer G.} Thomae R,, Zawta B. Proteine — Fragen und Antworten fur die medizinische Diagnostik. // Manncheim: Boehringer Mannheim GmbH.— 1996,—Ills.
// Manncheim: Boehringer Mannheim GmbH.— 1996,—Ills.
396. Tracey K.J., Garami A. Tumor necrosis factor: A pleiotropic cytokine and therapeutic target// Ann. Rev. Med. 1994. — V.45. — P.491 — 503.
397. Visser M.R., Bosscha K., Olsman J., et al. Predictors of recurrence of fulminant bacterial peritonitis after discontinuation of antibiotics in open management of the abdomen // Eur. J. Surg. 1998. — V.164. — P.825 — 829.
398. Vitkovsky Yu. Interleukins modulate procoagulant, anticosgulant and fibrinolitic properties of limphocytes // Thrombosis and Haemoctasis. № 3, Suppl. 2.- 1997.-P. 111-112.
399. Vitkovsky Yu., Kuznik B. Immune response end disseminated intravascular coagulation // Haemostasis. 2000. — Suppl. P.7.
400. Wittman D.H. Intra-abdominal infektions: Pathophysiology and treatment // New-York, Basel, Hong Kong. 1991. — 84 p.
401. Wacha H., Hau Т., Dittmer R., et al. Risk factors associated with intraabdominal infections: a prospective multicenter study // Langenbecks.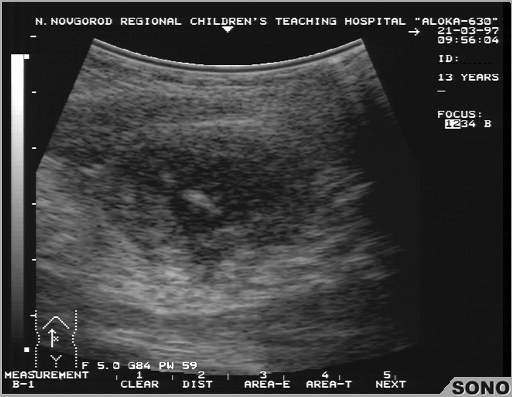 Arch. Surg. 1999.-V. 384.-P. 24-32.
Arch. Surg. 1999.-V. 384.-P. 24-32.
402. Wang C.O., Udupa K.B., Lipschitz D.A. Interleukin -1- alpha (IL-la) in the regulation of murine hematopoiesis // Blood. 1991. — V. 78. — № 10. — P. 50-51.
403. Wigmore S.J., Maingay J.P., Fearon K.C.H. et al. Effect qf interleucin-4 on pro-inflammatory cytocine production and the acute phase response // Clin, sci. 1998. -№3.- P. 347-354.
404. Wittmann D.H., Schein M. Let us shorten antibiotic prophylaxis and therapy in surgery // Am. J. Surg. 1996. — V. 172. — P. 26-32.
405. Zimmerman G.A., Prescott S.M., Mclntyre T.M. Endothelial cell interactions with granulocytes: tethering and signaling molecules // J. Immunol. Today. 1992. — V. 13. — № 3. — P. 93 — 100.
Публикации в СМИ
Поддиафрагмальный абсцесс — абсцесс, локализующийся в полости брюшины под диафрагмой (чаще справа) и возникающий как осложнение острых воспалительных заболеваний, травм или хирургических вмешательств на органах брюшной полости..png)
Факторы риска • Оперативное вмешательство • Хронические заболевания — цирроз печени, хроническая почечная недостаточность (ХПН), нарушения питания • Применение ГК • Химиотерапия • Лучевая терапия.
Клиническая картина • Боли в подрёберной области, усиливающиеся при глубоком вдохе, с иррадиацией в лопатку или надплечье • Боли в области грудной клетки, чаще справа. При расположении абсцесса близко к передней брюшной стенке болевой синдром более выражен • Тошнота, икота • Вынужденное положение больного на спине, на боку или полусидя • Температурная кривая носит гектический характер • Озноб, потливость • При длительном течении — пастозность кожи, выбухание межрёберных промежутков в зоне локализации абсцесса (обычно IX–XI справа) • Тахикардия • Одышка • При пальпации — ригидность мышц верхних отделов брюшной стенки и болезненность по ходу межрёберных промежутков • Симптомы раздражения брюшины, как правило, отсутствуют.
Методы исследования • Анализ периферической крови — нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ • Посев крови на стерильность • Рентгенологическое исследование органов грудной и брюшной полостей •• Высокое стояние и ограничение подвижности купола диафрагмы •• Наличие уровня жидкости под диафрагмой, смещение соседних органов •• В лёгких — ателектазы, пневмонические фокусы в нижних сегментах •• Выпот в плевральной полости на стороне поражения • КТ, УЗИ, радиоизотопное сканирование с использованием 67Ga.
Дифференциальная диагностика • Другие абсцессы брюшной полости • Острый холецистит.
ЛЕЧЕНИЕ. Основной метод лечения — хирургический (адекватное дренирование абсцесса чрескожной пункцией и/или оперативным путём), одновременно назначают антибактериальную терапию: антибиотики широкого спектра действия в зависимости от результатов бактериологического исследования и определения чувствительности микроорганизмов к антибиотикам.
Наблюдение • Постоянное наблюдение в течение 6 нед после разрешения процесса • Регулярное проведение анализов крови • Периодическое рентгенологическое исследование органов грудной клетки вплоть до нормализации состояния пациента.
Осложнения • Рецидив абсцесса • Кровотечение • Непроходимость кишечника • Пневмония • Эмпиема плевры • Полиорганная недостаточность • Сепсис • Вскрытие абсцесса в брюшную или плевральную полость • Свищ.
Прогноз • Смертность от 10 до 90% при неадекватном лечении (абсцесс не дренирован, источник инфекции не удалён).
МКБ-10.K65.0 Острый перитонит
причины, симптомы, диагностика, лечение, профилактика
Представляет собой ограниченный гнойно-воспалительный очаг в брюшной полости, который заключен в пиогенную капсулу.
Причины
Возникновение абсцессов брюшной полости в большинстве случаев связывают с вторичным перитонитом, который возник при попадании в свободную брюшную полость кишечного содержимого при прободении органов пищеварения, а также крови, выпота и гноя при проведении дренирования гематомы, несостоятельности анастомозов, послеоперационном панкреонекрозе и травмах.
Абсцесс может располагаться внутри рюшной полости либо забрюшинно, а также внутриорганно.
Чаще всего абсцесс брюшной полости возникает спустя несколько недель после возникновения перитонита. В большинстве случаев абсцесс может локализироваться в области большого сальника, брыжейки, малого таза, поясничной области, поддиафрагмальном пространстве, а также на поверхности либо в толще тканях паренхиматозных органов..jpg)
Абсцесс может возникать в следствии гнойно воспалительного поражения женских половых органов, панкреатита, болезни Крона, язвенного поражения желудка или острого холецистита.
Симптомы
На начальной стадии заболевания у пациента наблюдается развитие общей симптоматики. На наличие гнойного очага в брюшной полости может указывать, развитие симптомов интоксикации, тошноты, рвоты, паралитической кишечной непроходимости, выраженной болезненности в области локализации очага и напряжения брюшной стенки.
Напряжение мышц живота особенно выражено при локализации воспалительно-гнойного процесса в мезогастрии. При расположении паталогического процесса в поддиафрагмальнойзоне заболевание протекает со стертой местной симптоматикой. Одним из основных симптомов при локализации гнойного процесса в этой области считается боль, которая может иррадиировать в плечо и лопатку, помимо этого у пациента может наблюдаться возникновение кашля и одышки.
При локализации абсцесса в области таза, заболевание может проявлять себя болями в животе, учащением мочеиспускания, диареей, а также тенезмами, обусловленными рефлекторным раздражением кишечника и мочевого пузыря. При забрюшинных абсцессах наблюдается возникновение болей в области нижней части спины, которые усиливаются при сгибании нижних конечностей.
При забрюшинных абсцессах наблюдается возникновение болей в области нижней части спины, которые усиливаются при сгибании нижних конечностей.
Диагностика
При постановке диагноза обращает на себя внимание то, что больные с таким заболеванием принимают вынужденное положение: полусидя, лежа на боку либо спине. При пальпации живота обнаруживается болезненность в отделах, соответствующих локализации гнойного образования.
В общем анализе крови при абсцессе брюшной полости обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости играет рентгенологическое исследование, посредством которого удается определить размеры и локализацию абсцесса. Также может потребоваться проведение ультразвукового исследования живота либо компьютерной томографии.
Лечение
Хирургическое лечение абсцесса брюшной полости проводится совместно с антибактериальной терапией. Принципы оперативного лечения всех видов абсцессов брюшной полости заключаются во вскрытии и дренировании абсцесса, а также проведения адекватной санации гнойной полости.
Профилактика
Профилактика абсцессов брюшной полости требует своевременного устранения острой хирургической патологии, а также своевременного лечения гастроэнтерологических заболеваний, воспалительных поражений женской половой сферы и корректного ведения послеоперационного периода после хирургического вмешательства на органах брюшной полости.
Лечение подпеченочного абсцесса при перфоративной язве желудка | Короткевич
1. Возможности консервативного лечения прободной язвы/А.Г. Бебуришвили, С. И. Панин, Д. В. Михайлов, М. П. Постолов// Хирургия 2016; 5: 69–73.
2. Трухалев В. А., Гомозов Г. И. Современное состояние проблемы лечения перфоративной язвы желудка и двенадцатиперстной кишки // Современные проблемы науки и образования. – 2014. – № 2.; URL: http://www.science-education.ru/ru/article/
3. view?id=12380 (дата обращения: 09.02.2019).
view?id=12380 (дата обращения: 09.02.2019).
4. Крылов Н., Винничук Д. Перфоративная язва: патоморфоз, коллизии и тренды//Врач. 2012; № 1: 15–20.
5. Bertleff M.J., Lange J. F. Perforated peptic ulcer disease: a review of history and treatment//Dig Surg. 2010 Aug; 27(3): 161–169.
6. Chandra S.S., Kumar S. S. Defi nitive or conservative surgery for perforated gastric ulcer? – An unresolved problem//Int J Surg. 2009 Apr;7(2):136–139
7. Kumar P, Khan HM, Hasanrabba S. Treatment of perforated giant gastric ulcer in an emergency setting/ World J Gastrointest Surg. 2014; 6(1): 5–8.
8. Короткевич А. Г. Эрозии и язвы желудочно-кишечного тракта. Часть 1. – LAP LAMBERT Academic Publishing, 2018. – 656 c.
Эрозии и язвы желудочно-кишечного тракта. Часть 1. – LAP LAMBERT Academic Publishing, 2018. – 656 c.
9. Outcome of nonsurgical intervention in patients with perforated peptic ulcers/Lay PL, Huang HH, Chang WK et al.// Am J Emerg Med. 2016 Aug; 34(8): 1556–1560.
10. Седова Е.Ю., Гумеров P. P. Современная лечебная тактика при абсцессах живота//Acta Biomedica Scientifica 2008; (62): 126–127.
11. Палевская С.А., Короткевич А. Г. Эндоскопия желудочно-кишечного тракта. – ГЭОТАР-Медиа, 2018–752 с.
12. Пащина С.Н., Благитко Е. М., Беспалов А. А. Абсцессы печени: выбор метода лечения//Медицина и образование в Сибири 2014; 4: 41.
13..jpg) Короткевич А. Г. Некоторые спорные и частные вопросы гастроинтестинальной эндоскопии – Саарбрюкен (Saarbrücken): LAP LAMBERT Academic Publishing, 2017. – 316 с.
Короткевич А. Г. Некоторые спорные и частные вопросы гастроинтестинальной эндоскопии – Саарбрюкен (Saarbrücken): LAP LAMBERT Academic Publishing, 2017. – 316 с.
Абсцесс брюшной полости — болезнь требует оперативного вмешательства
Абсцесс брюшной полости представляет собой одну из форм перитонита и требует оперативного вмешательства. Абсцессы могут формироваться в середине либо позади полости. К примеру, такое осложнение может возникнуть в селезенке, печени, поджелудочной железе.
Виды
Если говорить о видах данного абсцесса, то они таковы: поддиафрагмальный абсцесс, периаппендикулярный абсцесс, межкишечные абсцессы, а также абсцесс малого таза.
Причины
Как правило, эта болезнь появляется из-за травмирования, воспаления в брюшной области или перфорации кишечника.
Симптомы
Пациент жалуется на боли, которые носят постоянный характер. Их локализация — под правым либо левым ребром. Эти болезненные ощущения могут отдавать в спину. Еще одним проявлением болезни является тошнота. Больной отказывается от еды, он заметно худеет. Также у пациента учащается пульс. Пациента бьет озноб, у него может возникнуть одышка, он чувствует общую слабость.
Их локализация — под правым либо левым ребром. Эти болезненные ощущения могут отдавать в спину. Еще одним проявлением болезни является тошнота. Больной отказывается от еды, он заметно худеет. Также у пациента учащается пульс. Пациента бьет озноб, у него может возникнуть одышка, он чувствует общую слабость.
Диагностика
Диагностика проводится в положении на боку или на спине, так как больной не может принять другое положение из-за болей. Язык у пациента сухой. Наблюдается вздутие живота; пальпация болезненна. В крови можно обнаружить лейкоцитоз со сдвигом формулы влево. При рентгене можно проследить уровень жидкости в полости нарыва. Но, к сожалению, не всегда данное заболевание имеет симптомы. Поэтому бывают случаи, когда осмотр пациента не дает общей картины болезни. Чтобы диагностировать у больного именно этот абсцесс, необходимо проверить наличие субфебрильной температуры и лейкоцитоза.
Лечение
Оперативное вмешательство отличается своими особенностями, так как есть опасность вскрытия свободной полости плевры и ее инфицирования. Из-за этого путь к поддиафрагмальному гнойнику должен быть коротким и без вскрытия серозных полостей.
Из-за этого путь к поддиафрагмальному гнойнику должен быть коротким и без вскрытия серозных полостей.
Профилактика
Профилактические меры данных абсцессов предусматривают удаление инфекции. Также нужно избегать гастроэнтерологических заболеваний, воспалительных процессов женских половых органов. Профилактика данной болезни важна, ведь абсцесс может быть одним из первых проявлений рака.
| Абсцессы брюшной полости | ||
| ||
Сильная боль в животе
Что такое абсцесс брюшной полости?
Абсцесс — это карман из воспаленной ткани, заполненный гноем. Абсцессы могут образовываться на любом участке тела (как внутри, так и снаружи). Чаще всего они находятся на поверхности кожи.
Абдоминальный абсцесс — это гнойный карман, расположенный в брюшной полости.
Абсцессы брюшной полости могут образовываться около внутренней части брюшной стенки, в задней части живота или вокруг органов в брюшной полости, включая печень, поджелудочную железу и почки.Абсцессы брюшной полости могут развиваться без видимой причины, но обычно они связаны с другим событием, например, внутрибрюшной операцией, разрывом кишечника или травмой живота.
Абсцессы брюшной полости вызываются бактериями, которые обычно попадают в брюшную полость в результате проникающей травмы, разрыва кишечника или внутрибрюшной хирургии. Внутрибрюшные абсцессы (абсцессы в брюшной полости) могут развиться, когда брюшная полость или какой-либо орган в брюшной полости каким-либо образом повреждены и могут проникнуть бактерии.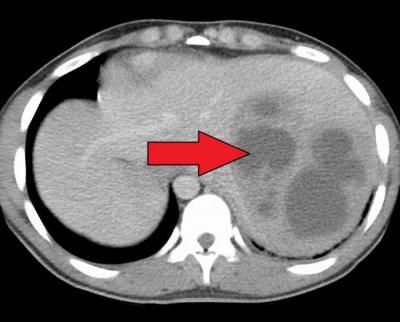 Такие состояния включают аппендицит, разрыв кишечника, проникающую травму, хирургическое вмешательство и болезнь Крона или язвенный колит. В зависимости от того, где расположен абсцесс брюшной полости, виноваты могут быть дополнительные причины.
Такие состояния включают аппендицит, разрыв кишечника, проникающую травму, хирургическое вмешательство и болезнь Крона или язвенный колит. В зависимости от того, где расположен абсцесс брюшной полости, виноваты могут быть дополнительные причины.
Абсцессы также могут образовываться в пространстве между брюшной полостью и позвоночником. Эти абсцессы известны как забрюшинные абсцессы. Забрюшинное пространство — это пространство между брюшной полостью и позвоночником.
Общие симптомы абсцессов брюшной полости включают:
- плохое самочувствие
- боль в животе
- тошнота и рвота
- лихорадка
- потеря аппетита
Симптомы абсцесса брюшной полости могут быть аналогичны симптомам других, менее серьезные условия.Ваш врач может провести визуализацию, чтобы поставить правильный диагноз. Ультразвук может быть первым диагностическим инструментом. Другие визуализационные тесты, такие как компьютерная томография или МРТ, также помогут вашему врачу увидеть органы и ткани брюшной полости.
Ультразвук
Ультразвук брюшной полости использует высокочастотные звуковые волны для создания изображений органов в брюшной полости.
Во время теста вы ложитесь на стол, обнажив живот. Специалист по ультразвуковой диагностике нанесет прозрачный гель на водной основе на кожу живота.Затем они проведут ручным инструментом, называемым датчиком, над животом. Преобразователь излучает высокочастотные звуковые волны, которые отражаются от структур и органов тела. Волны отправляются на компьютер, который использует их для создания изображений. Изображения позволяют врачу внимательно изучить органы в брюшной полости.
Компьютерная томография (КТ)
КТ — это специальный рентгеновский снимок, который может показать изображения поперечного сечения определенной области тела.
КТ-сканер выглядит как большой круг с отверстием посередине, называемый гентри.Во время сканирования вы будете лежать на столе, расположенном в портале. Затем портал начинает вращаться вокруг вас, делая снимки вашего живота под разными углами. Это даст вашему врачу полный обзор области.
Это даст вашему врачу полный обзор области.
Компьютерная томография может отображать разрывы, локализованные абсцессы, органы, брюшные опухоли и инородные тела в теле.
Магнитно-резонансная томография (МРТ)
В МРТ используются большие магниты и радиоволны для создания изображений тела. Аппарат МРТ представляет собой длинную магнитную трубку.
Во время этого теста вы будете лежать на кровати, которая скользит в отверстие трубки. Машина создает магнитное поле, которое окружает ваше тело и выравнивает молекулы воды в вашем теле. Это позволяет аппарату делать четкие изображения поперечного сечения брюшной полости.
МРТ упрощает врачу поиск аномалий в тканях и органах брюшной полости.
Анализ пробы жидкости абсцесса
Ваш врач может взять пробу жидкости из абсцесса и исследовать ее, чтобы поставить точный диагноз.Метод получения пробы жидкости зависит от расположения абсцесса.
Дренирование — один из первых шагов в лечении абсцесса брюшной полости. Игольчатый дренаж — один из методов отвода гноя из абсцесса.
Игольчатый дренаж — один из методов отвода гноя из абсцесса.
Во время этой процедуры ваш врач с помощью компьютерной томографии или ультразвука вводит иглу через кожу прямо в абсцесс. Затем врач потянет поршень, чтобы удалить всю жидкость. После осушения абсцесса ваш врач отправит образец в лабораторию для анализа.Это поможет определить, какие антибиотики назначить.
Вам также потребуются внутривенные антибиотики для лечения абсцесса брюшной полости.
В некоторых случаях может потребоваться операция. Может потребоваться операция:
- для более тщательной очистки абсцесса
- если абсцесс трудно достать иглой
- при разрыве органа
Ваш врач назначит вам общий наркоз, чтобы вы уснули операция. Во время процедуры хирург сделает разрез в брюшной полости и обнаружит абсцесс.Затем они очистят абсцесс и прикрепят к нему дренаж, чтобы вытечь гной. Дренаж останется на месте, пока абсцесс не заживет. Обычно это занимает несколько дней или недель..jpg)
Абдоминальный абсцесс: диагностика, причины и многое другое
Что такое абдоминальный абсцесс?
Абсцесс брюшной полости представляет собой карман с гноем или скоплением инфицированной жидкости. Они могут развиваться где угодно в пределах стенок брюшной полости или вокруг органов брюшной полости, таких как печень, поджелудочная железа и почки.
Нелеченный абсцесс брюшной полости может быть опасен для жизни. В некоторых случаях он может разрастаться, вызывая повреждение близлежащих органов и кровеносных сосудов. Бактерии также могут попадать в кровоток, распространяясь на другие органы и ткани. Это распространение может быть фатальным. Во избежание поздней диагностики убедитесь, что визуализирующие тесты интерпретирует опытный узкий специалист.
Абсцесс брюшной полости, вызванный бактериями, обычно развивается в результате травмы, разрыва кишечника или абдоминальной хирургии.Бактерии также могут попадать в брюшную полость или близлежащий орган из-за уже существующих состояний, таких как аппендицит, болезнь Крона или язвенный колит.
Как обнаружить абсцесс брюшной полости?
Большинство пациентов с абсцессом брюшной полости испытывают боль и дискомфорт в животе. Также распространенными симптомами являются тошнота, жар и потеря аппетита.
Если врач подозревает, что у пациента может быть абсцесс брюшной полости, обычно первым назначается КТ брюшной полости или таза.Рентген, МРТ или УЗИ также могут использоваться, чтобы помочь определить, присутствует ли абсцесс. Все эти тесты помогают определить источник, размер и положение абсцесса.
Абсцесс брюшной полости вызывает смерть примерно у 10-40% людей. Чтобы избежать осложнений, состояние необходимо своевременно диагностировать и лечить. Чтобы гарантировать точный диагноз, визуализирующие тесты должен интерпретировать радиолог, который специализируется на визуализации брюшной полости.
Диагностика абсцесса брюшной полости
Абдоминальный абсцесс может образоваться по многим причинам. Уточнение точного местоположения может помочь диагностирующему врачу определить причину, которая играет решающую роль в определении наилучшего плана лечения.
Уточнение точного местоположения может помочь диагностирующему врачу определить причину, которая играет решающую роль в определении наилучшего плана лечения.
Абсцесс брюшной полости может быть легко диагностирован неправильно, потому что первые симптомы, как правило, легкие и могут быть легко ошибочно отнесены к чему-то менее серьезному.
КТ — вообще лучший диагностический инструмент для абдоминальных абсцессов. Но для точной идентификации абсцесса требуется опыт и знания в области визуализации брюшной полости.Во избежание позднего диагноза и обеспечения точности визуализирующие тесты должны интерпретироваться абдоминальным радиологом узкого профиля.
После обнаружения абсцесса брюшной полости можно взять образец жидкости, чтобы определить, какие бактерии присутствуют в абсцессе.
Распространенные причины абсцесса брюшной полости
В некоторых случаях у пациента может развиться абсцесс брюшной полости без видимой причины. Однако чаще всего абсцесс брюшной полости развивается, когда бактерии распространяются из уже существовавшего состояния, такого как аппендицит, дивертикулит, болезнь Крона, панкреатит или воспалительное заболевание органов малого таза.Перфорация кишечника также может привести к абсцессу брюшной полости.
Однако чаще всего абсцесс брюшной полости развивается, когда бактерии распространяются из уже существовавшего состояния, такого как аппендицит, дивертикулит, болезнь Крона, панкреатит или воспалительное заболевание органов малого таза.Перфорация кишечника также может привести к абсцессу брюшной полости.
Другие причины, повышающие риск развития абсцесса брюшной полости, включают:
- Травма
- Воспалительное заболевание кишечника
- Язва
- Рак (ослабленная иммунная система)
- Операция в области живота
Получите второе мнение по узкой специальности сегодня
Платформа DocPanel позволяет людям во всем мире получить второе экспертное мнение всего за 24–72 часа.
Простой трехэтапный процесс — мгновенно загрузите свои отсканированные изображения, выберите специалиста-рентгенолога (или попросите DocPanel передать ваше дело соответствующему узкому специалисту) и отправьте свой запрос. После загрузки отсканированных изображений у вас также будет возможность задать любые вопросы по вашему делу.
После загрузки отсканированных изображений у вас также будет возможность задать любые вопросы по вашему делу.
Не знаете, что такое узкий специалист? Узнайте больше из нашей подробной статьи о важности получения второго мнения от специалиста-радиолога.
Каковы признаки и симптомы абсцесса брюшной полости?
Автор
Алан А. Сабер, доктор медицины, магистр медицины, FACS, FASMBS Директор отделения бариатрической и метаболической хирургии, Медицинский центр университетских больниц; Хирургический директор Центра бариатрической хирургии, метаболизма и питания Института здоровья пищеварительной системы университетских больниц; Доцент кафедры хирургии Медицинского факультета Университета Кейс Вестерн Резерв
Алан Сэйбер, доктор медицины, магистр медицины, FACS, FASMBS является членом следующих медицинских обществ: Американского колледжа хирургов, Американского общества гастроинтестинальной эндоскопии, Американского общества метаболических и медицинских исследований. Бариатрическая хирургия
Бариатрическая хирургия
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Raymond D LaRaja, MD, MD
Raymond D LaRaja, MD, MD является членом следующих медицинских обществ: American College of Surgeons, American Medical Association, New York Academy of Medicine, New York County Medical Society
Раскрытие: нечего раскрывать.
Главный редактор
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF Вице-председатель и профессор отделения хирургии отделения желудочно-кишечной медицины, профессор отделения клеточной и молекулярной физиологии Медицинской школы Йельского университета; Директор хирургических исследований хирургического отделения больницы Йель-Нью-Хейвен; Член Американской гастроэнтерологической ассоциации; Член Королевского медицинского общества
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF является членом следующих медицинских обществ: Американской гастроэнтерологической ассоциации, Американского физиологического общества, Американского общества нефрологов, Ассоциации академической хирургии, Международного общества нефрологов.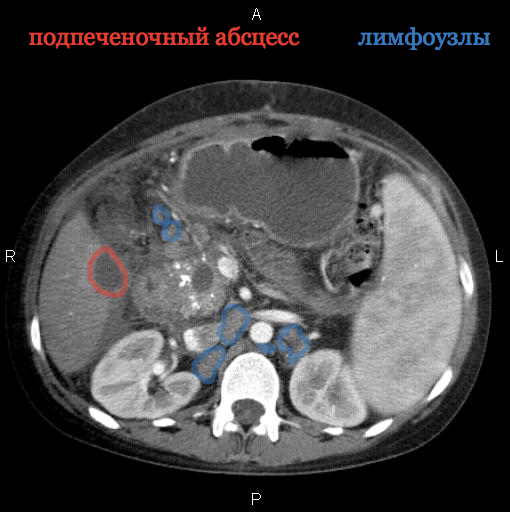 , Нью-Йоркская академия наук, Общество хирургии пищеварительного тракта
, Нью-Йоркская академия наук, Общество хирургии пищеварительного тракта
Раскрытие информации: нечего раскрывать.
Благодарности
H Скотт Бьерке, доктор медицины, FACS клинический адъюнкт-профессор кафедры хирургии Медицинской школы Университета Миссури в Канзас-Сити; Медицинский директор травматологической службы Исследовательского медицинского центра; Клинический профессор кафедры хирургии Университета медицины и биологических наук Канзас-Сити
H Скотт Бьерке, доктор медицины, FACS является членом следующих медицинских обществ: Американской ассоциации истории медицины, Американской ассоциации хирургии травм, Американского колледжа хирургов, Ассоциации академической хирургии, Восточной ассоциации хирургии травм, Хирургическая ассоциация Среднего Запада, Национальная ассоциация врачей скорой медицинской помощи, Пан-Тихоокеанская хирургическая ассоциация, Королевское медицинское общество, Юго-западный хирургический конгресс и Медицинское общество дикой природы
webmd.com»> Раскрытие: Ничего не раскрывать.Michael A Grosso, MD Консультант, Отделение кардиоторакальной хирургии, Госпиталь Святого Франциска
Майкл А. Гроссо, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Общества торакальных хирургов и Общества университетских хирургов
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии, Адъюнкт-профессор, фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Reference Salary Employment
Абдоминальный абсцесс: история вопроса, анатомия, патофизиология
Автор
Алан А. Сабер, доктор медицины, магистр медицины, FACS, FASMBS Директор отделения бариатрической и метаболической хирургии, Медицинский центр университетских больниц; Хирургический директор Центра бариатрической хирургии, метаболизма и питания Института здоровья пищеварительной системы университетских больниц; Доцент кафедры хирургии Медицинского факультета Университета Кейс Вестерн Резерв
Сабер, доктор медицины, магистр медицины, FACS, FASMBS Директор отделения бариатрической и метаболической хирургии, Медицинский центр университетских больниц; Хирургический директор Центра бариатрической хирургии, метаболизма и питания Института здоровья пищеварительной системы университетских больниц; Доцент кафедры хирургии Медицинского факультета Университета Кейс Вестерн Резерв
Алан Сэйбер, доктор медицины, магистр медицины, FACS, FASMBS является членом следующих медицинских обществ: Американского колледжа хирургов, Американского общества гастроинтестинальной эндоскопии, Американского общества метаболических и медицинских исследований. Бариатрическая хирургия
Раскрытие информации: раскрывать нечего.
Соавтор (ы)
Раймонд Д. ЛаРая, доктор медицины, FACS Клинический профессор хирургии, Медицинская школа Икана на горе Синай; Директор отделения хирургии, Медицинский центр Кабрини
Раймонд Д. Лараха, доктор медицины, FACS является членом следующих медицинских обществ: Американского колледжа хирургов, Американской медицинской ассоциации, Нью-Йоркской медицинской академии, Медицинского общества округа Нью-Йорк
Лараха, доктор медицины, FACS является членом следующих медицинских обществ: Американского колледжа хирургов, Американской медицинской ассоциации, Нью-Йоркской медицинской академии, Медицинского общества округа Нью-Йорк
Раскрытие информации : Нечего раскрывать.
Главный редактор
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF Вице-председатель и профессор отделения хирургии отделения желудочно-кишечной медицины, профессор отделения клеточной и молекулярной физиологии Медицинской школы Йельского университета; Директор хирургических исследований хирургического отделения больницы Йель-Нью-Хейвен; Член Американской гастроэнтерологической ассоциации; Член Королевского медицинского общества
Джон Гейбель, доктор медицины, магистр, доктор наук, AGAF является членом следующих медицинских обществ: Американской гастроэнтерологической ассоциации, Американского физиологического общества, Американского общества нефрологов, Ассоциации академической хирургии, Международного общества нефрологов. , Нью-Йоркская академия наук, Общество хирургии пищеварительного тракта
, Нью-Йоркская академия наук, Общество хирургии пищеварительного тракта
Раскрытие информации: нечего раскрывать.
Благодарности
H Скотт Бьерке, доктор медицины, FACS клинический адъюнкт-профессор кафедры хирургии Медицинской школы Университета Миссури в Канзас-Сити; Медицинский директор травматологической службы Исследовательского медицинского центра; Клинический профессор кафедры хирургии Университета медицины и биологических наук Канзас-Сити
H Скотт Бьерке, доктор медицины, FACS является членом следующих медицинских обществ: Американской ассоциации истории медицины, Американской ассоциации хирургии травм, Американского колледжа хирургов, Ассоциации академической хирургии, Восточной ассоциации хирургии травм, Хирургическая ассоциация Среднего Запада, Национальная ассоциация врачей скорой медицинской помощи, Пан-Тихоокеанская хирургическая ассоциация, Королевское медицинское общество, Юго-западный хирургический конгресс и Медицинское общество дикой природы
webmd.com»> Раскрытие: Ничего не раскрывать.Michael A Grosso, MD Консультант, Отделение кардиоторакальной хирургии, Госпиталь Святого Франциска
Майкл А. Гроссо, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Общества торакальных хирургов и Общества университетских хирургов
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии, Адъюнкт-профессор, фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Reference Salary Employment
emDOC.net — Обучение неотложной медицинской помощиИнтраабдоминальный абсцесс — Жемчуг и подводные камни — emDOCs.
.jpg) net
net
Авторы: Alex Gwynne, DO (врач-резидент, Сан-Антонио, Техас) и Ллойд Танненбаум, MD (врач-резидент EM, Сан-Антонио, Техас) // Под редакцией: Alex Koyfman, MD (@EMHighAK), и Brit Long, MD (@long_brit)
Корпус
44-летняя женщина обратилась в отделение неотложной помощи с лихорадкой, недомоганием и болями в правом верхнем квадранте живота в течение нескольких дней.Она заявляет, что боль составляет 5/10 и распространяется в ее правое плечо и лопатку. Боль непозиционная и не усиливается при глубоком вдохе. Две недели назад перенесла холецистэктомию по поводу симптоматической желчнокаменной болезни. После операции у нее было неосложненное течение, но 4 дня назад у нее начали развиваться субфебрильная температура, озноб, боль RUQ и общее недомогание. Больной болеет внешне и потогонно.
Абдоминальный осмотр показывает лапароскопические сухие и хорошо заживающие хирургические разрезы без признаков инфекции.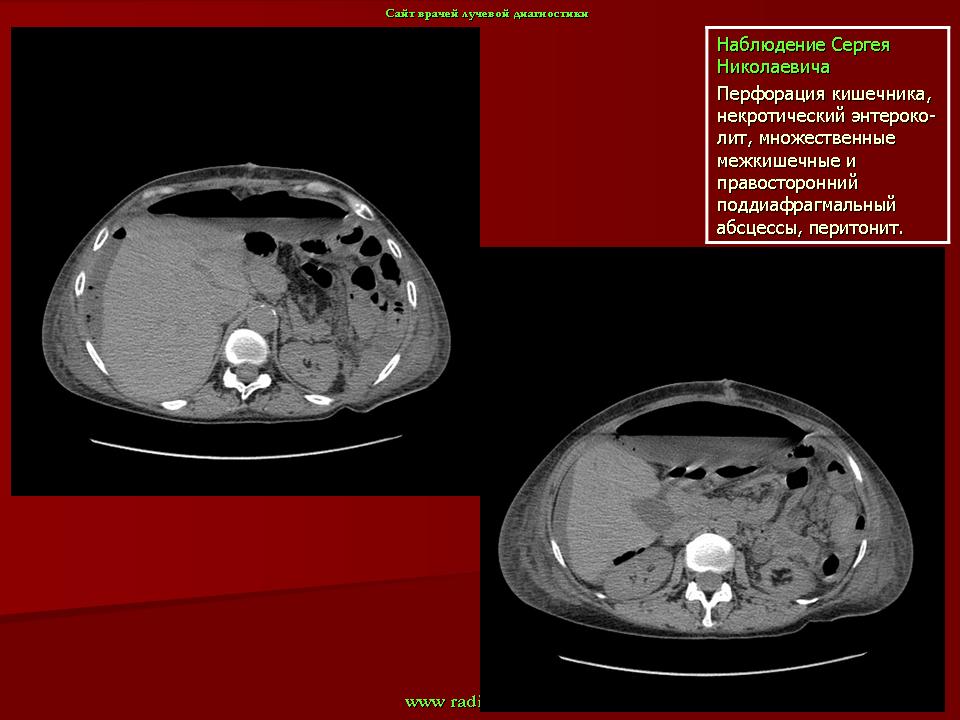 При аускультации брюшной полости выявляются регулярные звуки кишечника. Живот диффузно болезненный повсюду, но хуже в RUQ. Жизненно важные признаки включают артериальное давление 102/74, частоту сердечных сокращений 94, частоту дыхания 20 и насыщение кислородом 96% в воздухе помещения. Температура во рту — 101,4 градуса по Фаренгейту.
При аускультации брюшной полости выявляются регулярные звуки кишечника. Живот диффузно болезненный повсюду, но хуже в RUQ. Жизненно важные признаки включают артериальное давление 102/74, частоту сердечных сокращений 94, частоту дыхания 20 и насыщение кислородом 96% в воздухе помещения. Температура во рту — 101,4 градуса по Фаренгейту.
Во время пребывания пациента в отделении неотложной помощи ее кровяное давление начинает падать, и у нее прогрессирует учащение тахикардии и тахипноэ. Работая над ее реанимацией, вы задаетесь вопросом, что может быть причиной этих симптомов и как вам следует направить свое вмешательство.
Введение / Этиология
Внутрибрюшные абсцессы являются редким хирургическим осложнением и могут не быть в центре внимания врача скорой помощи при обследовании пациента с болью в животе. Учитывая множество причин боли в животе, точный анамнез, физическое состояние и сильные клинические подозрения являются ключом к постановке этого необычного диагноза. Расплывчатые и разнообразные представления пациентов затрудняют своевременную диагностику (1,2). У этих пациентов может быстро развиться бактериемия и впоследствии прогрессировать до сепсиса с шоком, требующим интубации и вазопрессоров (3).Прогрессирование этого болезненного процесса приводит к увеличению заболеваемости и смертности, а также к значительным расходам для многих пациентов, которым требуется длительное пребывание в отделении интенсивной терапии (2).
Определение
Внутрибрюшной абсцесс — это скопление гноя или инфицированного материала, которое обычно возникает из-за локальной инфекции внутри брюшной полости. Он может поражать любой внутрибрюшный орган или может располагаться свободно в брюшной или тазовой полостях, в том числе между петлями кишечника (2).
Внутрибрюшные абсцессы возникают почти исключительно вторично по отношению к ранее существовавшим болезненным процессам и часто связаны с множественными бактериальными, грибковыми или паразитарными инфекционными агентами (2). Обычно они являются вторичным осложнением внутрибрюшной патологии с несколькими более частыми причинами, включая перфорацию внутренних органов, аппендицит или дивертикулит; гангренозный холецистит; мезентериальная ишемия с кишечной инфекцией; и некротический панкреатит (3,9). Менее распространенные причины включали проникающую травму живота, воспалительные состояния, такие как болезнь Крона, злокачественные новообразования или послеоперационные причины (2,3,9).Послеоперационные абсцессы обычно появляются через 4-21 день после операции и чаще всего возникают из-за предоперационного заражения, утечки содержимого кишечника во время операции или послеоперационной утечки анастомоза (5).
Дифференциал
Пациенты будут иметь множество различных симптомов, в первую очередь, в зависимости от размера и расположения абсцесса. У некоторых пациентов будет только неопределенная боль в животе, у других — фульминантный септический шок.В связи с таким широким спектром представления важно поддерживать широкий дифференциал:
Аппендицит
Холецистит
Панкреатит
Дивертикулит
Непроходимость кишечника
Перфорация кишечника
Мезентериальная ишемия
Камень в почках
Гастрит
Гастроэнтерит
AAA
Разрывная язва желудка 000
Разрывная язва желудка
Презентация / оценка
Результаты физикального осмотра могут сильно различаться.Проявления могут варьироваться от легкой боли в животе и лихорадки до полного септического шока. Абсцессы могут развиваться где угодно в брюшной полости и забрюшинном пространстве, в зависимости от причинного фактора, поэтому также можно увидеть болезненность в любом квадранте брюшной полости. Пальпируемое образование — это необычная находка, которая в основном зависит от размера и местоположения абсцесса, а также от телосложения пациента (2, 3).
Лабораторные исследования неспецифичны. Общий анализ крови, показывающий лейкоцитоз> 20 000 или сдвиг влево, может указывать на формирование абсцесса; однако нормальное количество лейкоцитов или отсутствие температуры не исключают диагноз.У пожилых людей или с ослабленным иммунитетом может не развиться реактивный лейкоцитоз или лихорадка (2,4,11). СОЭ или СРБ также могут быть повышены в случаях внутрибрюшного абсцесса, но опять же не являются специфическими (2). Культуры крови имеют ограниченную ценность, поскольку бактериемия, связанная с микроорганизмами, присутствующими в инфицированном участке брюшной полости, колеблется от 0% до 5% при исследовании аппендицита и исследовании чрескожного дренирования, соответственно (12,13). Поскольку большинство абсцессов вызывается различными типами бактерий, посев крови часто выявляет полимикробную бактериемию.Интересно, что более 90% внутрибрюшных абсцессов содержат анаэробные организмы, в частности, Bacteroides fragilis . Таким образом, послеоперационные пациенты с бактериемией Bacteroides предполагают интраабдоминальный источник их сепсиса (2).
Визуализация — самый точный инструмент для диагностики внутрибрюшного абсцесса. Ультразвук в руках квалифицированного практикующего врача имеет чувствительность от 71% до 97% (2,14). Ультразвук удобен, широко доступен, быстр, дешев и не облучает пациента.Его недостатки в том, что ему могут препятствовать хирургические повязки, а изображения могут быть ограничены из-за особенностей тела. КТ является окончательным вариантом для оценки внутрибрюшного абсцесса (7). Он имеет точность более 95% при диагностике внутрибрюшных абсцессов и ему не мешают послеоперационные повязки или телосложение (3). Внутривенное введение контрастного вещества можно использовать, чтобы отличить абсцесс от окружающих структур и определить возможность чрескожного дренирования. Оральный контраст может помочь отличить заполненную жидкостью внепросветную структуру от нормального кишечника, в то время как экстравазация орального контраста указывает на фистулу или несостоятельность анастомоза.Насколько нам известно, не было никаких испытаний, напрямую сравнивающих диагностическую чувствительность КТ с внутривенным и пероральным контрастированием по сравнению с внутривенным введением только у пациентов с внутрибрюшным абсцессом. Основываясь на критериях соответствия Американского колледжа радиологии для послеоперационных пациентов с острой нелокализуемой болью в животе, мы рекомендуем сделать компьютерную томографию с внутривенным контрастированием (16). У послеоперационных пациентов рекомендуется обсудить с хирургом, чтобы определить наилучший метод визуализации. Поскольку не существует испытаний, сравнивающих эти два исследования, и учитывая, насколько больными могут быть эти пациенты, маловероятно, что пациент сможет переносить РО-контраст.
Лечение
После выявления внутрибрюшных абсцессов лечение проводится по трем основным направлениям: реанимация (в основном для пациентов с сепсисом / септическим шоком), контроль источника и противомикробная терапия (5).
Врачам
ED следует обсудить варианты дренажа с хирургической службой. При наличии признаков гемодинамической нестабильности пациентам следует реанимировать объем с помощью внутривенного введения жидкостей и, при необходимости, прессорной поддержки (1).Следует сделать посев крови и незамедлительно назначить внутривенные антибиотики широкого спектра действия. Пациентам с сепсисом или септическим шоком следует немедленно назначать внутривенные антибиотики широкого спектра действия, так как результат ухудшается с каждым часом отсрочки антимикробной терапии (8). Пациент должен быть госпитализирован для внутривенного введения антибиотиков и дальнейшего обследования.
Антибактериальную терапию следует незамедлительно начать в отделении неотложной помощи, как только будет установлен или признан вероятным диагноз внутрибрюшного абсцесса, включая пациентов, у которых в настоящее время нет признаков септического шока (1).Эмпирическую антибактериальную терапию следует начинать до дренирования абсцесса и завершать после исчезновения всех признаков сепсиса (3). Инфекции подразделяются на внебольничные, внебольничные инфекции высокого риска и госпитальные. Эта дифференциация часто затруднена в ED. Рекомендуется обсуждение с хирургической консультацией противомикробных препаратов с широким спектром действия, включая пиперациллин / тазобактам (4,5 г внутривенно каждые 6 часов) и ванкомицин (15-20 мг / кг внутривенно каждые 8-12 часов) для лечения псевдомонадных штаммов, MRSA, и энтерококк (2).Цефепим (2 г внутривенно каждые 8 часов) и метронидазол (500 мг внутривенно каждые 8-12 часов) можно использовать вместо пиперациллина / тазобактама. У пациентов с подавленным иммунитетом виды Candida могут играть важную патогенную роль, и может быть показано лечение флуконазолом (400-800 мг / день внутривенно) (2,3).
Как только источник был идентифицирован с помощью изображений, контроль источника достигается путем дренирования абсцесса. Практически все внутрибрюшные абсцессы требуют дренирования либо лапароскопическим / открытым хирургическим дренированием, либо чрескожными методами (7).Абсцессы, которые не требуют дренирования, включают небольшие (<2 см) периколистические или периаппендикулярные абсцессы, а также абсцессы, которые самопроизвольно дренируются на кожу или в кишечник (7). Чрескожный дренаж под контролем КТ стал стандартным методом лечения большинства внутрибрюшных абсцессов и предпочтительнее открытого дренирования, когда это возможно (3). Особенности абсцессов, которые, вероятно, требуют дренирования, включают: множественные абсцессы, локализации, кишечный анастомоз, инфицированную гематому или те, которые по траектории достижения абсцесса могут вызвать дополнительные полости (1,2).Культуры следует брать из дренажа. Улучшение клинического статуса в течение 3 дней указывает на успешный дренаж, тогда как отсутствие улучшения может указывать на дополнительные источники сепсиса или неадекватный дренаж (3).
Заключение по делу
У нашей пациентки вы быстро замечаете признаки септического шока, инициируете жидкостную реанимацию и помещаете ее в аппарат без ребризера на 15 л. С жидкостями и кислородом ее насыщение кислородом достигает 95%, а кровяное давление повышается до 110/60.Вы начинаете прием антибиотиков широкого спектра действия, включая Ванка и Зосина, и заказываете компьютерную томографию с внутривенным контрастированием. На снимке виден внутрибрюшный абсцесс в правом верхнем квадранте. Вы звоните своим хирургическим консультантам, которые приходят к ней в отделение неотложной помощи, и соглашаются принять ее прямо в операционную для промывания. Затем пациентка выздоровела без происшествий и была выписана через 3 дня.
Ключевые моменты
-История имеет первостепенное значение для быстрой постановки этого диагноза. Обратите внимание на красные флажки для абсцесса брюшной полости, например, у пациентов с лихорадкой , болями в животе или сепсисом с анамнезом операций на брюшной полости, травмами живота или такими состояниями, как панкреатит, болезнь Крона, дивертикулит, аппендицит, холецистит или другие воспалительные состояния. .
-Labs ограниченной стоимости . Посев крови может показать полимикробную бактериемию .
— Для диагностики необходима КТ брюшной полости с контрастом .
-Лечение — контроль источника через чрескожный или хирургический дренаж и антибиотики широкого спектра действия . Хирургия следует проконсультироваться заранее.
-Антибиотики следует назначать сразу после постановки диагноза или подозрения на у тяжелобольных пациентов.Рекомендуется широкий спектр покрытия.
Ссылки / Дополнительная литература
- Джозеф С. Соломкин, Джон Э. Мазуски, Джон С. Брэдли и другие; Диагностика и лечение осложненных внутрибрюшных инфекций у взрослых и детей: рекомендации Общества хирургических инфекций и Общества инфекционных болезней Америки, Клинические инфекционные заболевания, том 50, выпуск 2, 15 января 2010 г., страницы 133–164
- Крейнер, Л., доктор медицины, FACS. (2018, январь).Внутрибрюшной абсцесс. Получено 22 сентября 2018 г. с https://bestpractice.bmj.com/topics/en-us/996
- Сэйбер, А. А., доктор медицины, MS, FACS, FASMBS. (2018, 15 августа). Абдоминальный абсцесс: история вопроса, анатомия, патофизиология. Получено 23 сентября 2018 г. с https://emedicine.medscape.com/article/1979032-overview
- Stapczynski, J. S., & Tintinalli, J. E. (2016). Неотложная медицина Тинтиналли: подробное учебное пособие, 8-е издание. Нью-Йорк: McGraw-Hill Education. Глава 83: Непроходимость кишечника.
- Stapczynski, J. S., & Tintinalli, J. E. (2016). Неотложная медицина Тинтиналли: подробное учебное пособие, 8-е издание. Нью-Йорк: McGraw-Hill Education. Глава 87: Осложнения общих хирургических процедур.
- Уоллс, Р. М., Хокбергер, Р. С., Гауш-Хилл, М., и Бейкс, К. М. (2018). Неотложная медицина Розена: концепции и клиническая практика. Филадельфия, Пенсильвания: Эльзевир. Глава 9: Лихорадка у взрослого пациента.
- Ansari, P., MD. (2017, январь). Внутрибрюшные абсцессы — желудочно-кишечные расстройства.Получено 21 сентября 2018 г. с сайта https://www.merckmanuals.com/professional/gastrointestinal-disorders/acute-abdomen-and-surgical-gastroenterology/intra-abdominal-abscesses
- Кумар А., Робертс Д., Вуд К.Е. и др. Продолжительность гипотензии до начала эффективной противомикробной терапии является решающим фактором выживаемости при септическом шоке у человека. Crit Care Med. 2006; 34: 1589-1596.
- Лопес Н., Кобаяши Л., Коимбра Р. Комплексный обзор абдоминальных инфекций. Всемирный журнал неотложной хирургии: WJES.2011; 6: 7. DOI: 10.1186 / 1749-7922-6-7.
- Муцио, Б. Д. (нет данных). Абдоминальный абсцесс после аппендэктомии | Случай радиологии. Получено 24 сентября 2018 г. с сайта https://radiopaedia.org/cases/intra-abdominal-abscess-after-appendectomy.
- Cosse C, Regimbeau JM, Fuks D, et al: Прокальцитонин в сыворотке для прогнозирования неудач консервативного лечения и необходимости резекции кишечника у пациентов с непроходимостью тонкого кишечника. J Am Coll Surg 216: 997, 2013. [PMID: 23522439]
- Cueto J, D’Allemagne B, Vazquez-Frias JA, et al.Заболеваемость лапароскопической операцией по поводу осложненного аппендицита: международное исследование, Surg Endosc, 2006, т. 20 (стр. 717-20).
- Акинджи Д., Ахан О, Озмен М.Н. и др. Чрескожное дренирование 300 внутрибрюшинных абсцессов с долгосрочным наблюдением, Cardiovasc Intervent Radiol, 2005, т. 28 (стр. 744-50).
- Панес Дж., Бузас Р., Чапарро М. и др. Систематический обзор: использование ультразвукового исследования, компьютерной томографии и магнитно-резонансной томографии для диагностики, оценки активности и абдоминальных осложнений болезни Крона.Алимент Pharmacol Ther. 2011; 34: 125-145.
- Калуца, М. (нет данных). Абдоминальный абсцесс | Случай радиологии. Получено 1 октября 2018 г. с сайта https://radiopaedia.org/cases/abdominal-abscess-1
- Критерии соответствия ACR® Острая нелокализованная боль в животе. (нет данных). Получено с https://acsearch.acr.org/docs/69467/Narrative/-American College of Radiology.
.
.
.
.
Абсцесс — Причины — NHS
Большинство абсцессов вызвано инфекцией стафилококковыми бактериями.
Когда бактерии попадают в организм, иммунная система посылает лейкоциты для борьбы с инфекцией. Это вызывает отек (воспаление) в месте заражения и отмирание близлежащих тканей. Создается полость, которая заполняется гноем, образуя абсцесс.
Гной содержит смесь мертвых тканей, лейкоцитов и бактерий. Абсцесс может увеличиваться в размерах и становиться более болезненным, поскольку инфекция продолжается и выделяется больше гноя.
Некоторые виды стафилококковых бактерий вырабатывают токсин под названием лейкоцидин Пантона-Валентайна (PVL), который убивает лейкоциты.Это заставляет организм вырабатывать больше клеток для борьбы с инфекцией и может привести к повторным кожным инфекциям.
В редких случаях абсцесс может быть вызван вирусом, грибами или паразитами.
Абсцессы кожи
Когда бактерии попадают под поверхность вашей кожи, может образоваться абсцесс. Это может произойти на любом участке тела, хотя кожные абсцессы чаще встречаются у:
- подмышки
- руки и ноги
- багажник
- гениталии
- ягодицы
Бактерии могут попасть на вашу кожу и вызвать абсцесс, если у вас есть небольшая кожная рана, например, небольшой порез или царапина, или если сальная железа (сальная железа) или потовая железа на вашей коже заблокированы.
Внутренние абсцессы
Абсцессы, которые развиваются внутри живота (брюшной полости), вызываются инфекцией, которая проникает в ткани более глубоко внутри тела. Это может произойти в результате:
- травма
- абдоминальная хирургия
- инфекция, распространяющаяся из близлежащей местности
Инфекция может распространиться в брюшную полость и вызвать развитие абсцесса разными способами.
Например, абсцесс легкого может образоваться после бактериальной инфекции в легких, такой как пневмония, а лопнувший аппендикс может распространять бактерии в брюшной полости.
Повышенный риск
В дополнение к определенным причинам, упомянутым выше, факторы, которые увеличивают вероятность развития абсцесса, могут включать:
- с ослабленной иммунной системой — это может быть связано с таким заболеванием, как ВИЧ, или лечением, например химиотерапией
- страдают диабетом
- с основным воспалительным заболеванием, таким как гнойный гидраденит
- является переносчиком стафилококковых бактерий
Однако многие абсцессы развиваются у людей, которые в остальном в целом здоровы.
Последняя проверка страницы: 4 ноября 2019 г.
Срок следующего рассмотрения: 4 ноября 2022 г.
Абсцессов | Блог HealthEngine
Абсцессы — это локализованные скопления гноя в полости. Сам по себе гной представляет собой смесь бактерий (насекомых), мертвых клеток и белков, секретируемых нейтрофилами (тип иммунных клеток, которые борются с инфекцией). При инфекции или воспалении абсцессы могут возникать в различных частях брюшной полости.Абсцессы являются частью иммунной реакции организма, заключающейся в улавливании вредоносных бактерий в полости, чтобы они не могли распространиться на остальную часть тела. Наиболее распространенный вид абсцессов в брюшной полости — внутрибрюшинные абсцессы. Это означает, что они содержатся в пространстве между двумя слоями брюшины, а абсцессы лежат в пространстве между органами и брюшной стенкой. Эти абсцессы часто возникают из-за перфорации кишечника, когда содержимое кишечника (включая нормальные бактерии) просачивается в брюшную полость.Утечка может также произойти после операции на кишечнике, если два конца кишечника недостаточно повторно соединены. Абсцессы также могут возникать в органах или мышцах.
Абсцесс Определение
Абсцесс — это локализованное скопление гноя в полости. Гной представляет собой смесь мертвых и умирающих воспалительных клеток, называемых нейтрофилами, в сочетании со специальными белковыми жидкостями, выделяемыми клетками, чтобы попытаться убить насекомых. Абсцессы содержат мертвую ткань в центре и окружены фиброзной капсулой или футляром.Эта капсула предотвращает распространение инфекции на другие части тела. Однако лечение абсцессов может быть затруднено, поскольку антибиотики также не могут проникнуть через этот фиброзный слой. Абсцессы могут возникать практически в любом месте тела, но в этой статье обсуждаются только те, которые возникают в брюшной полости. Они часто содержат смесь бактерий, что означает, что их сложнее лечить. Чаще всего поражаются бактерии, называемые Bacteroides fragilis , которые составляют небольшой процент нормальной микрофлоры кишечника.Внутрибрюшные абсцессы часто развиваются вторично по отношению к перитониту — инфекции серозных оболочек, выстилающих органы и стенки брюшной полости.
Различные типы абсцессов перечислены ниже:
Поддиафрагмальный абсцесс
Это скопление гноя под диафрагмой (мышечный орган, отделяющий брюшную полость от грудной). Это часто вызвано разрывом желчного пузыря, из-за которого жидкость скапливается под диафрагмой. Абсцессы в этом месте расположены близко к легким, поэтому могут вызывать базальные инфекции легких.Кроме того, частым признаком этих абсцессов является боль в кончике плеча. На изображении ниже показаны два больших абсцесса (стрелки), расположенные ниже правой стороны диафрагмы. (На КТ-изображении показано поперечное сечение брюшной полости, если смотреть снизу). Абсцессы имеют четко очерченные края соединительной ткани с полуплотным гноем в полости. Эти абсцессы, скорее всего, являются вторичными по отношению к перфорации желчного пузыря.
Внутрибрюшинный абсцесс
Это абсцесс в брюшной полости, вызванный инфицированием свободной жидкости, желчи или крови.Часто эти абсцессы являются результатом перфорации кишечника или осложнения хирургического вмешательства на кишечнике. Вытекание фекального материала из воспаленного аппендикса часто вызывает этот тип абсцесса.
Висцеральный абсцесс
Абсцессы также обнаруживаются на поверхности или в органах желудочно-кишечного тракта. Абсцессы печени являются наиболее распространенными и составляют примерно половину всех висцеральных абсцессов. Это может вызвать боль в правой верхней части живота. Абсцессы поджелудочной железы возникают как позднее осложнение острого панкреатита.Панкреатит вызывает сильную боль в центральной части живота, которая распространяется на спину. Раннее распознавание и лечение этого расстройства предотвратят образование абсцессов. Абсцессы селезенки встречаются редко, но могут возникать при повреждении этого органа или при наличии инфекции в крови. Пациенты с иммунными нарушениями или серповидно-клеточными признаками подвержены большему риску. Абсцессы в почках или рядом с ними встречаются довольно редко, но могут возникать из-за распространения инфекции по мочевыводящим путям в результате инфекции мочевыводящих путей. На изображении КТ ниже показан большой абсцесс в печени.
Абсцесс таза
Абсцессы таза возникают вторично по отношению к тем же состояниям, которые вызывают внутрибрюшинные абсцессы, если гной и жидкость спускаются вниз в таз. Кроме того, гинекологические инфекции могут вызвать абсцессы таза. На изображении ниже показаны результаты компьютерной томографии тазового абсцесса, вызванного аппендицитом. Абсцессы таза могут вызывать симптомы частого мочеиспускания, диареи или тенезмов (ощущение неполного опорожнения кишечника). Если симптомы легкие, тазовые абсцессы не требуют лечения, так как они часто проходят сами по себе путем дренирования прямой кишки.
Абсцесс поясничной мышцы
Поясничная мышца — это большая мышца, проходящая вдоль позвоночника и пересекающая таз. Это помогает сгибать бедро, поэтому ваш врач может провести тесты, чтобы определить, является ли сгибание бедра болезненным, чтобы поставить этот диагноз. Клинические признаки боли в спине или боли во время сгибания бедра могут помочь врачам поставить диагноз на ранней стадии, заставив их выполнить визуализацию, такую как КТ (как показано ниже) или МРТ. Абсцессы возникают в поясничной мышце, когда инфекции распространяются с кровью или из местных органов брюшной полости или таза.Кроме того, инфекции костей позвоночника (остеомиелит) могут вызывать абсцессы поясничной мышцы.
Аноректальный абсцесс
Анус и прямая кишка (которые образуют задний проход) — другие частые места образования абсцесса, заслуживающие отдельного упоминания. Аноректальные абсцессы чаще встречаются у мужчин и часто развиваются из аноректальных свищей или инфекций, передающихся половым путем. Они представляют собой болезненные, нежные опухоли и легко доступны для хирургического лечения. На изображении ниже показан увеличенный вид перианального абсцесса на коже
, окружающей анальное отверстие.Это должно быть принято врачом при тщательном осмотре ануса и прямой кишки.
Причины абсцессов
Как упоминалось ранее, абсцессы брюшной полости вызываются различными инфекционными организмами, находящимися в брюшной полости. Они развиваются, когда иммунная система организма пытается вылечить инфекцию и предотвратить ее распространение. Интраабдоминальная инфекция (перитонит) довольно часто является источником абсцесса, но инфекции также могут передаваться из органов или через кровоток.
Некоторые частые причины абсцессов брюшной полости перечислены ниже:
- Перфорация кишечника — часто из-за основного заболевания или слабости. Это включает перфорацию язвенной болезни. Дивертикулярная болезнь, опухоли толстой кишки и воспалительные заболевания кишечника также могут предрасполагать к инфекции и разрывам.
- Разрыв аппендикса или желчного пузыря в результате воспаления или инфекции в этих органах. Инфекция практически любого органа брюшной полости или таза может привести к формированию местного абсцесса.
- Травма или травма живота.
- Хирургия кишечника — Загрязнение фекалиями места операции или утечка содержимого кишечника после операции из-за плохого повторного анастомоза (соединения сегментов) часто приводят к образованию абсцесса.
Признаки и симптомы
Клинические проявления абсцессов брюшной полости сильно различаются. Если у вас абсцесс, скорее всего, у вас будет постоянная боль в животе и резко повысится температура. У вас будут циклы ощущения жара и холода, что является важным признаком, который врачи ищут для диагностики этого состояния.Анализы крови покажут, что у вас много лейкоцитов, которые увеличиваются, чтобы бороться с инфекцией. У вас также могут быть изменения функции кишечника, такие как диарея или непроходимость. Если абсцесс находится глубоко внутри органа, классических признаков может не быть. Врачам также может быть сложно диагностировать абсцессы вместо других заболеваний, таких как панкреатит. Врач ощупывает ваш живот, чтобы обнаружить болезненные участки или образования. Обычно место боли хорошо соответствует месту нахождения абсцесса.Если у вас ассоциированный перитонит, ваш живот будет заметно болезненным и может затвердеть, как доска. Ваш врач может также провести ректальное обследование. Для этого они осторожно вставляют палец в перчатке в задний проход, чтобы увидеть, чувствуют ли они горячие и нежные массы. Вы также будете обследованы в целом, чтобы убедиться, что вы не слишком больны и не обезвожены. Если после операции у вас разовьется абсцесс, его может быть очень сложно диагностировать, потому что обезболивающие и антибиотики, которые вы принимаете, могут замаскировать некоторые симптомы.Врачи должны иметь высокий индекс подозрения на это заболевание, чтобы его не пропустили. Иногда врачу необходимо провести обследование, чтобы подтвердить место и размер абсцесса брюшной полости. Сюда могут входить:
- УЗИ брюшной полости — Достаточно надежный и безопасный тест.
- CT– Очень точный тест, позволяющий обнаружить большинство абсцессов.
- Радиоизотопное сканирование с использованием лейкоцитов, меченных специальными радиоактивными веществами, которые локализуются в абсцессе.Однако они занимают очень много времени, поэтому будут использоваться только в том случае, если другие исследования отрицательны, но все еще считается, что есть абсцесс.
- Обычный рентгеновский снимок брюшной полости имеет мало диагностической ценности и часто указывает на необходимость дальнейшего исследования.
Менеджмент
Основным принципом лечения абсцессов является надрез и дренирование, при котором они разрезаются, чтобы гной мог стекать. Во многих случаях это может быть процедура через кожу.Лечащий врач может использовать ультразвук или компьютерную томографию, чтобы направить иглу в нужное место. Иногда необходимо разрезать брюшную полость (лапаротомия) для дренирования абсцесса. Некоторые типы абсцессов в тазу, ниже диафрагмы или связанные с дивертикулами могут разрешиться самостоятельно без какого-либо хирургического лечения. В целом, если операция будет выполнена, симптомы исчезнут в течение трех дней. Несоблюдение этого правила может указывать на неполный дренаж или альтернативные источники инфекции.В дополнение к хирургическому вмешательству вы, вероятно, получите терапию антибиотиками, которая охватывает широкий спектр заболеваний. После того, как абсцесс дренируется, гной можно исследовать под микроскопом и культивировать, чтобы можно было идентифицировать конкретную ошибку (ы). На этом этапе вашему врачу может потребоваться сменить антибиотики, чтобы убедиться, что они убивают зараженную инфекцию. В большинстве случаев ваши симптомы быстро улучшаются, и у вас не будет долгосрочных последствий абсцесса.
Список литературы
- Беркитт, Квик.Основная хирургия. 3-е издание, Черчилль Ливингстон. 2002.
- Котран Р., Кумар В., Коллинз Т. Роббинс Патологические основы болезни, шестое изд. WB Saunders Company 1999.
- Kasper D, Zalenzik D. «Внутрибрюшные инфекции и абсцессы» в Kasper et al. Принцип внутренней медицины Харрисона, 16-е издание (глава 112). McGraw-Hill, 2006.
- Кумар, Кларк. Клиническая медицина. 5-е издание. Сондерс. 2002.
- Лонгмор, Уилкинсон, Раджагопалан. Оксфордский справочник по клинической медицине.6-е издание. Издательство Оксфордского университета.
.

 Частыми симптомами являются паралитическая кишечная непроходимость, местное напряжение мышц передней брюшной стенки, отсутствие аппетита, тошнота. Интенсивность симптомов зависит от величины абсцесса, его локализации, интенсивности антибактериальной терапии. В крови обнаруживается лейкоцитоз со сдвигом формулы влево. При обзорной рентгеноскопии органов брюшной полости можно обнаружить уровень жидкости в полости абсцесса с газом над ним. Контрастное исследование желудочно-кишечного тракта может выявить оттеснение кишечника или желудка инфильтратом. Лечение зависит от локализации гнойников и их количества. В период ремиссии рекомендуется санаторно-курортное лечение в санаториях с медицинским профилем: лечение заболеваний органов пищеварения (санатории: «Краинка» (Тульская область), «Красная Глинка» (Самарская область), «Краснозерский» (Новосибирская область), «Красноярское Загорье» (Красноярский край), «Кристалл» (Кемеровская область), «Марциальные Воды» (Карелия), «Машук» (Ставропольский край), «Озеро Медвежье» (Курганская область), «Озеро Шира» (Хакасия), «Октябрьский» (Краснодарский край) и многие другие здравницы Российской Федерации.
Частыми симптомами являются паралитическая кишечная непроходимость, местное напряжение мышц передней брюшной стенки, отсутствие аппетита, тошнота. Интенсивность симптомов зависит от величины абсцесса, его локализации, интенсивности антибактериальной терапии. В крови обнаруживается лейкоцитоз со сдвигом формулы влево. При обзорной рентгеноскопии органов брюшной полости можно обнаружить уровень жидкости в полости абсцесса с газом над ним. Контрастное исследование желудочно-кишечного тракта может выявить оттеснение кишечника или желудка инфильтратом. Лечение зависит от локализации гнойников и их количества. В период ремиссии рекомендуется санаторно-курортное лечение в санаториях с медицинским профилем: лечение заболеваний органов пищеварения (санатории: «Краинка» (Тульская область), «Красная Глинка» (Самарская область), «Краснозерский» (Новосибирская область), «Красноярское Загорье» (Красноярский край), «Кристалл» (Кемеровская область), «Марциальные Воды» (Карелия), «Машук» (Ставропольский край), «Озеро Медвежье» (Курганская область), «Озеро Шира» (Хакасия), «Октябрьский» (Краснодарский край) и многие другие здравницы Российской Федерации. В некоторых курортах России, вошедших в «Перечень уникальных курортов России» одним из ведущих медицинских профилей: лечение заболеваний органов пищеварения. Это курорты Ессентуки, Железноводск, Кисловодск, Пятигорск (Кавказские Минеральные Воды), Сестрорецкий курорт (Санкт-Петербург), Шмаковка (Приморский край), курорт Белокуриха (Алтайский край).
В некоторых курортах России, вошедших в «Перечень уникальных курортов России» одним из ведущих медицинских профилей: лечение заболеваний органов пищеварения. Это курорты Ессентуки, Железноводск, Кисловодск, Пятигорск (Кавказские Минеральные Воды), Сестрорецкий курорт (Санкт-Петербург), Шмаковка (Приморский край), курорт Белокуриха (Алтайский край)..jpg)