Диагностика и лечение теносиновитов кисти и предплечья | Коршунов В.Ф., Романов С.Ю., Лазарева В.В.
Статья посвящена вопросам диагностики и лечения теносиновитов кисти и предплечья
Воспалительные заболевания синовиальных оболочек сухожилий верхней конечности являются одной из малоизученных проблем, несмотря на широкое распространение данной патологии. Прежде всего, необходимо различать близкие по названию и проявлениям нозологические формы:
• тендинит − воспаление ткани сухожилия;
• теносиновит – воспаление сухожилия и его синовиальных оболочек;
• тендовагинит – воспаление только оболочек сухожилия, в т. ч. синовиальных влагалищ, чаще всего речь идет о гнойном процессе;
• перитендинит – вовлечение оболочек вне синовиальных влагалищ;
• паратендинит – вовлечение окружающей рыхлой соединительной ткани.
В этой статье мы будем говорить в первую очередь об особенностях диагностики и лечения теносиновитов. В Международной классификации болезней 10-го пересмотра данные заболевания относятся к классу ХIII: Болезни костно-мышечной системы и соединительной ткани, Блок М65-М68: Поражения синовиальных оболочек и сухожилий.
По статистике, среди всех заболеваний кисти теносиновиты встречаются в 0,02% случаев, среди дегенеративно-дистрофических – в 12% случаев [1–9].
По этиологическому фактору теносиновиты делятся на асептические и инфекционные, среди которых выделяют специфические и неспецифические. К факторам риска возникновения асептических теносиновитов относятся профессиональные нагрузки (у музыкантов, программистов, спортсменов) [10] и системные заболевания (ревматоидный артрит, болезнь Бехтерева, окуло-уретро-синовиальный синдром, коллагенозы). Специфические инфекционные теносиновиты могут вызываться возбудителями иерсиниоза, бруцеллеза, псевдотуберкулеза, туберкулеза [3, 4]. В связи с этим исследование крови пациентов на наличие антител к перечисленным инфекциям и ревмопробы являются обязательными.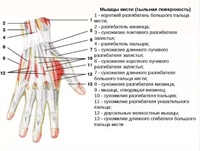 По характеру экссудата различают серозные, серозно-фибринозные, геморрагические и гнойные теносиновиты. Схематически сухожилия сгибателей и разгибателей пальцев кисти с синовиальными влагалищами представлены на рисунке 1.
По характеру экссудата различают серозные, серозно-фибринозные, геморрагические и гнойные теносиновиты. Схематически сухожилия сгибателей и разгибателей пальцев кисти с синовиальными влагалищами представлены на рисунке 1.
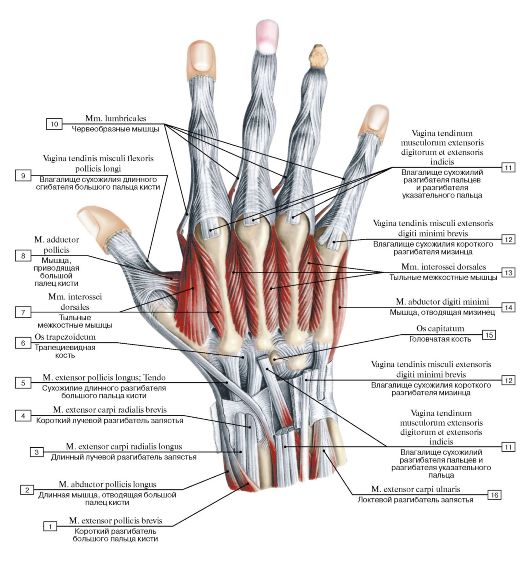
Особую сложность при хирургическом лечении представляют теносиновиты сухожилий сгибателей пальцев в связи с наличием большого количества анатомически значимых структур ладонной поверхности кисти и предплечья. Также необходимо помнить о «запретной зоне» [11] срединного нерва – месте отхождения его двигательной ветви (рис. 2).
Дифференциальная диагностика основывалась на клинических данных, результатах магнитно-резонансной томографии и ультрасонографии [12, 13], термографии и радионуклидных исследований. Внешний вид кисти при теносиновите сухожилий сгибателей II пальца и разгибателей пальцев представлен на рисунках 3 и 4 соответственно.
При ультразвуковом исследовании можно обнаружить изменение синовиальных оболочек и жидкостный компонент (рис. 5).
Аналогичные изменения выявляются при МРТ Т1- и Т2-взвешенном изображении (рис. 6).
Тактика лечения целиком зависит от правильно поставленного диагноза. Неверный метод оперативного вмешательства или медикаментозной терапии ведет к рецидиву заболевания. При выявлении антител к различным инфекциям или признаков активности ревматического процесса показано первоочередное лечение основного заболевания. В этом случае больные направляются в специализированные инфекционные или ревматологические лечебные учреждения.
В начальной, острой стадии заболевания, особенно при экссудативном характере воспалительного процесса, проводится консервативное лечение. Оно заключается в иммобилизации пальцев и кисти гипсовыми повязками, ортезами или шинами. Одновременно назначаются нестероидные противовоспалительные препараты (НПВП), уменьшающие отек, экссудацию и купирующие болевую симптоматику. Среди НПВП предпочтение отдается лекарственным средствам с гастропротективным действием, например амтолметин гуацилу (Найзилат).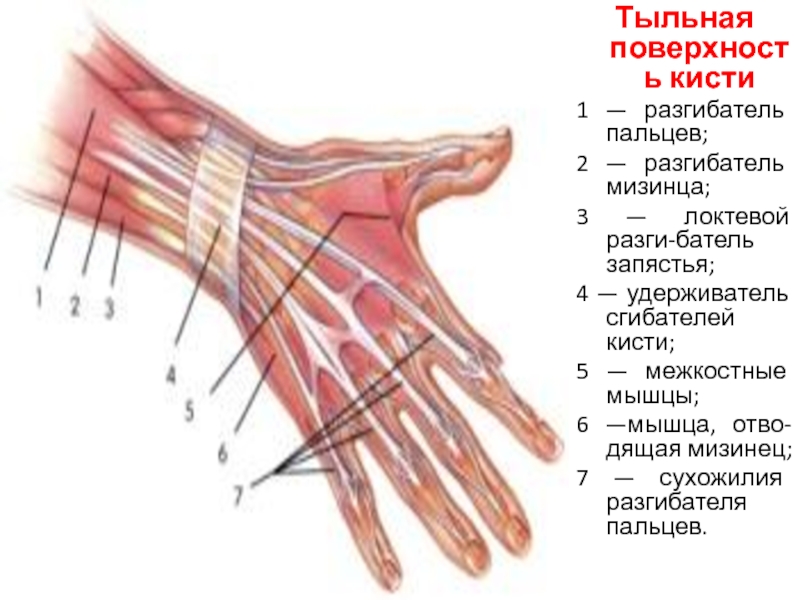 Рекомендуемая доза препарата составляет 600 мг 2 раза в сутки и может быть снижена до 600 мг/сут за 1 прием. Для сохранения гастропротективного действия Найзилат следует принимать на голодный желудок. Продолжительность лечения – 5−7 дней.
Рекомендуемая доза препарата составляет 600 мг 2 раза в сутки и может быть снижена до 600 мг/сут за 1 прием. Для сохранения гастропротективного действия Найзилат следует принимать на голодный желудок. Продолжительность лечения – 5−7 дней.
После купирования острой стадии показаны физиотерапевтические процедуры. Применяются фоно- и электрофорезы с кортикостероидами (гидрокортизон), магнито- и лазеротерапия, грязевые или парафиновые (озокеритовые) аппликации. Курс консервативного лечения составляет 1 мес.
При отсутствии положительного эффекта от консервативного лечения, а также в случае пролиферативного воспаления и нарушения функции пальцев показано оперативное лечение. Основным хирургическим методом является синовэктомия. При теносиновитах наиболее важно тщательное иссечение всех патологически измененных оболочек сухожилий. Кроме того, согласно принципам абластики показана обработка тканей спиртовыми растворами антисептиков. В случае обширного спаечного процесса в области сухожильных оболочек производится тенолиз, а при творожистом некрозе – пластика сухожилий. Интраоперационный материал обязательно отправляется на гистологическое исследование. Оперативные доступы стандартны для операций на кисти (рис. 7). Разрезы производятся параллельно кожным складкам ладонной поверхности кисти и пальцев и S-образно – на тыльной поверхности [4, 6, 14, 15].
Этапы операции представлены на рис. 8 и 9.
Во время операции необходимо сохранять элементы скользящего аппарата сухожилий, в т. ч. кольцевидные связки (см. рис. 9).
При соблюдении указанных условий мы получим восстановление функции пальцев в ближайшей и отдаленной перспективе (рис. 10).
В послеоперационном периоде применяется иммобилизация кисти и пальцев сроком на 3 нед., лечебная гимнастика для интактных суставов [4]. В плане дифференциальной диагностики мы столкнулись с такими доброкачественными опухолями, как липома, фибролипома, нейрофиброма, гемангиома, ангиолейомиома, а также злокачественными новообразованиями: эккринной акроспиромой, липосаркомой и синовиальной саркомой [9, 10, 16−18] (рис.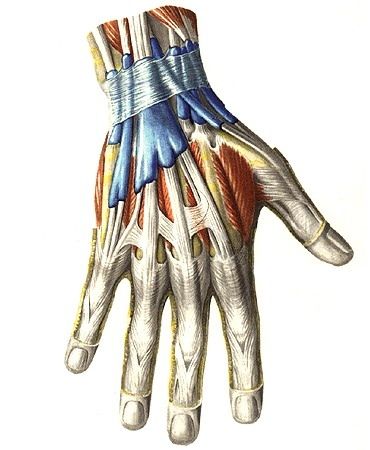 11-15).
11-15).
Рис. 15. Липосаркома
Хорошие отдаленные результаты лечения достигнуты нами в 95% случаев, у 3% пациентов отмечен рецидив заболевания, в оставшихся 2% наблюдался переход патологического процесса на ранее интактные сухожилия и их оболочки.
Таким образом, разработанный в нашей клинике алгоритм обследования обеспечивает правильную постановку диагноза, а применяемые консервативное, физиотерапевтическое лечение и различные виды оперативных вмешательств позволяют добиться надежных положительных результатов лечения пациентов с заболеваниями данной нозологической группы.
.
Порекомендуйте статью вашим коллегам
Деформации кисти
Врожденные и приобретенные деформации кисти
ДЕФОРМАЦИЯ КИСТИ
Причинами деформации кисти могут следующие патологические состояния, приводящие к нарушению функции кисти и тяжелой инвалидности:
1. Врожденные
- Отсутствие пальца
- Дополнительный палец
- Синдактилия (сращение пальцев)
- Первичная мышечная контрактура, например, множественный артрогрипоз, врожденный (редко)
2. Приобретенные
- Травма (отсутствие пальцев, повреждения сухожилий, переломы костей кисти и т.д.)
- Ожоги (рубцовые контрактуры).
- Контрактура Дюпюитрена
- Ревматоидный артрит
- Ишемическая контрактура Фолькмана
- Поражение спинного мозга (полиомиелит, сирингомиелия)
- Повреждения плечевого сплетения
- Повреждения периферических нервов
- Множественные хондромы (болезнь Оллье, энхондроматоз — редко)
Врожденные деформации диагностируются при рождении младенца. Множественный врожденный артрогрипоз часто сочетается с другими неврологическими нарушениями; сочетание, сопровождающееся тяжелыми деформациями конечности.
КОНТРАКТУРА ДЮПЮИТРЕНА
Контрактура Дюпюитрена является достаточно распространенным заболеванием кисти. Наиболее часто в процесс вовлекается безымянный палец и (или) мизинец. Контрактура Дюпюитрена формируется при «сморщивании», сокращении ладонной фасции в результате избыточного развития соединительной ткани. Такой патологический процесс приводит к невозможности разгибания одного или двух пальцев. При этом в толще ладонной фасции часто формируются утолщения (узелки) или толстые короткие тяжи, идущие по направлению к безымянному пальцу. В далеко запущенных случаях в суставах вовлеченных пальцев кисти формируются фиброзные изменения, что приводит к тугоподвижности пальцев. Часто контрактура Дюпюитрена развивается одновременно на обеих кистях.
Наиболее часто в процесс вовлекается безымянный палец и (или) мизинец. Контрактура Дюпюитрена формируется при «сморщивании», сокращении ладонной фасции в результате избыточного развития соединительной ткани. Такой патологический процесс приводит к невозможности разгибания одного или двух пальцев. При этом в толще ладонной фасции часто формируются утолщения (узелки) или толстые короткие тяжи, идущие по направлению к безымянному пальцу. В далеко запущенных случаях в суставах вовлеченных пальцев кисти формируются фиброзные изменения, что приводит к тугоподвижности пальцев. Часто контрактура Дюпюитрена развивается одновременно на обеих кистях.
Частота встречаемости контрактуры Дюпюитрена у мужчин в несколько раз выше, чем у женщин. Наиболее часто контрактура Дюпюитрена встречается у мужчин среднего возраста.
В молодом возрасте это заболевание встречается достаточно редко, однако с годами частота развития контрактуры Дюпюитрена возрастает. Если заболевание возникает в молодом возрасте, то как правило, отмечается быстрое прогрессирование симптомов и более тяжелое течение болезни.
Причины
Точная причина заболевания неизвестна. Отмечается четкая наследственная предрасположенность к этому заболеванию. Курение является независимым фактором риска развития контрактуры Дюпюитрена. Злоупотребление алкоголем также повышает вероятность развития этого заболевания. В недавних клинических исследованиях показана связь между повышенной частотой развития контрактуры Дюпюитрена и наличием у пациента сахарного диабета.
Симптомы
Болезнь может иметь острое начало, но в большинстве случаев выраженные симптомы появляются только через несколько лет после начала заболевания.
В норме, мы можем свободно сгибать и разгибать пальцы рук. При развитии контрактуры Дюпюитрена в результате сморщивания ладонной фасции нарушается способность свободно разгибать пальцы. При прогрессировании заболевания появляется тугоподвижность в суставах вовлеченных пальцев кистей. При тяжелом течении контрактуры Дюпюитрена может отмечаться развитие полной неподвижности одного или двух пальцев, то есть развитие анкилоза. У некоторых больных соединительнотканные узлы в толще ладонной фасции характеризуются значительной болезненностью. В начальных стадиях заболевания обнаруживаются утолщения в области ладони в виде плотных тяжей или узелков. На более поздних стадиях болезни соединительнотканные узелки могут располагаться в области пальцев
При тяжелом течении контрактуры Дюпюитрена может отмечаться развитие полной неподвижности одного или двух пальцев, то есть развитие анкилоза. У некоторых больных соединительнотканные узлы в толще ладонной фасции характеризуются значительной болезненностью. В начальных стадиях заболевания обнаруживаются утолщения в области ладони в виде плотных тяжей или узелков. На более поздних стадиях болезни соединительнотканные узелки могут располагаться в области пальцев
Лечение
Лечение контрактуры Дюпюитрена может осуществляться как консервативными, так и хирургическими методами. Основным моментом для выбора метода лечения является выраженность патологических изменений в ладонной фасции.
ТРАВМАТИЧЕСКИЕ ДЕФЕКТЫ СЕГМЕНТОВ КИСТИ
Травматические дефекты различных сегментов кисти возникают в результате тяжелых механических травм с первичным разрушением тканей, а также после глубоких ожогов, отморожений, ишемии.
Классификация.
I. Причина:
механическая травма;
термические поражения;
прочие.
II. Число лучей: изолированное; множественное; тотальное.
III. Уровень: компенсированный; субкомпенсированный; декомпенсированный I, II, III степени.
IV. Сторона: левая; правая; обе кисти.
По числу лучей определяется количество дефектов сегментов кисти. Может быть изолированный дефект одного луча, что чаще наблюдается на I луче в виде дефекта фаланг и пястной кости на различных уровнях. Под множественным дефектом лучей подразумевается полная или частичная потеря двух-трех-четырех лучей. Тотальный дефект представляет собой ампутацию кисти на уровне запястных костей, когда кисть как орган утрачивает свои форму и функцию.
В зависимости от уровня дефекта сегментов кисти выделяется три степени тяжести, позволяющие ориентировочно уста¬новить показания и избрать метод реконструкции культи.
Дефекты дистальных фаланг пальцев относятся к компенсированным, не требующим восстановления.
К субкомпенсированным относятся дефекты на уровне основных фаланг пальцев кисти, при этом показания к реконструкции определяются индивидуально, преследуя задачу улучшения функции захвата предметов.
Декомпенсированные дефекты пальцев кисти подразделяются на три уровня по тяжести. При первом уровне дефект проходит по пястно-фаланговой линии. Такая культя имеет значительное ограничение функции и показана к реконструкции. Второй уровень декомпенсации проходит по средине пястья. Такая кисть лишена функций захвата и подлежит реконструкции. Третий уровень декомпенсации проходит по линии запястья — это утрата кисти. В настоящее время пока нет способов реконструкции такой культи. Она подлежит протезированию.
Сторона травматического дефекта сегментов кисти имеет важ¬ное значение в определении степени компенсации общей трудоспособности пациента. Приспособляемость к трудовым процессам и самообслуживанию в быту у лиц с дефектами сегментов кисти очень велика. Однако хирургическая реконструкция по показаниям, а в ряде случаев по заказу пациента увеличивает шансы на более полную компенсацию утраченной функции кисти.
ПОСТТРАВМАТИЧЕСКИЕ КОНТРАКТУРЫ
Контрактура — ограничение амплитуды движений в суставе вследствие патологического изменения окружающих тканей, функционально связанных с суставом.
Классификация:
I. По причине:
1. Травматическая.
2. Фиксационная, возникающая в результате длительной иммобилизации гипсовыми повязками.
3. Ишемическая, связанные с нарушениями кровообращения на фоне какой-либо травмы или сдавления тканей.
4. Прочие.
По локализации контрактуры кисти распределяются согласно анатомическому строению суставов: контрактуры лучезапястного сустава, пястно-запястных, пястно-фаланговых, межфаланговых суставов и характеризуются своими клиническими особенностями.
По распространенности отмечаются: изолированная контрактура какого-либо одного сустава; множественная — нескольких суставов кисти.
По нарушению функции различаются: сгибательные контрак¬туры с различным дефицитом разгибания кисти и пальцев. Разгибательные, сопровождающиеся большим дефицитом сгибания кисти и пальцев; сгибательно-разгибательные, самые тяжелые контрактуры с рубцовым поражением тканей ладонной и тыль¬ной поверхностей кисти и сопутствующим фиброзом суставов, сухо¬жилий и мышц.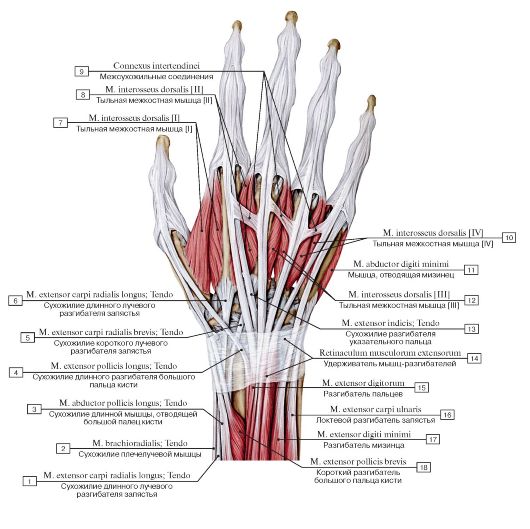 Как правило, они бывают множественными с нарушением хватательной функции кисти! Абдукционные конт¬рактуры в положении разведения пальцев и аддукционные — с приведением и дефицитом отведения пальцев, ограничением межпальцевого и плоскостного захватов. Рубцовое перерождение тканей кистевого сустава является причиной нарушения функций кисти.
Как правило, они бывают множественными с нарушением хватательной функции кисти! Абдукционные конт¬рактуры в положении разведения пальцев и аддукционные — с приведением и дефицитом отведения пальцев, ограничением межпальцевого и плоскостного захватов. Рубцовое перерождение тканей кистевого сустава является причиной нарушения функций кисти.
Причины
Различные виды повреждения кисти и пальцев: закрытые внутрисуставные переломы костей, вывихи суставов, сопровождающиеся гемартрозом с последующим пластическим артрозом; открытые, в том числе огнестрельные, ранения кисти, от скальпированных ран до повреждений костно-суставного аппарата, мышц, сухожилий нервов. К посттравматическим контрактурам относятся наиболее часто встречающиеся последствия глубоких, термических и химических ожогов, электротравм, отморожений, сопровождающиеся обширным рубцовым дефектом кожи и подлежащих тканей на различную глубину.
Фиксационные контрактуры связаны с длительной иммобилизацией поврежденной кисти различными, особенно гипсовыми, повязками в антифизиологическом положении. При этом контрактура развивается не только в поврежденном суставе, но и в здоровых смежных суставах в результате слипчивого фибропластического артрита и тендинита. Наиболее подвержены фиксационным контрактурам пястно-фаланговые и межфаланговые суставы, в которых быстро, через 3—4 недели иммобилизации, развивается тугоподвижность с переходом в стойкую контрактуру.
Ишемические контрактуры возникают в результате нарушения периферического кровотока в поврежденных тканях предплечья, кисти и пальцев. Длительная ишемия вызывает дистрофию прежде всего мышц и нервов и последующую миогенную и нейрогенную контрактуру. Ишемия может развиться в результате тромбоза крупных артерий при синдроме позиционного сдавления или синдроме длительного раздавливания тканей кисти. Причиной ишемии может быть сдавление мышц и нервов глубокой подапоневротической, подфасциальной гематомой среднего мышечного пространства предплечья и ладони.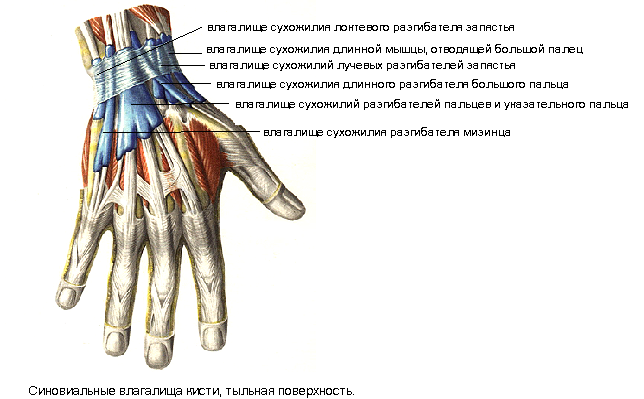 Сдавление циркулярной гипсовой повязкой при переломах предплечья, запястья и кисти также может явиться причиной нарушения кровотока и ишемии тканей с образованием десмогенных контрактур.
Сдавление циркулярной гипсовой повязкой при переломах предплечья, запястья и кисти также может явиться причиной нарушения кровотока и ишемии тканей с образованием десмогенных контрактур.
Дерматогенные контрактуры развиваются при рубцовом изменении кожи и подкожной клетчатки. При этом рубец не спаян с глубжележащими тканями — сухожилиями, костями. Рубцовая ткань подвижна, стягивая кожный покров, ограничивает сгибание или разгибание суставов.
Десмогенная контрактура возникает при вовлечении в процесс рубцевания сухожилий, синовиально-апоневротических каналов, мышц предплечья и кисти. При этом может быть сочетание с дерматогенной контрактурой. В этом случае кожные рубцы спаяны с сухожилиями. В результате тракции мышц чаще развиваются сгибательные контрактуры пальцев. Подвижность суставов в пределах, ограниченных рубцом, сохранена. Особое место занимают нейрогенные контрактуры пальцев. В связи со стойким повреждением локтевого и срединного нервов развивается «когтеобразная кисть» с дефицитом разгибания, сгибания и противопоставления пальцев.
Артрогенные контрактуры развиваются в связи с первичным повреждением суставно-связочного аппарата. Вторичной причиной таких контрактур являются глубокие дерматодесмогенные поражения тканей, длительно удерживающие сустав в порочном положении. При этом происходят сморщивание суставной капсулы, связок, дистрофия суставного хряща и, как результат,— тугоподвижность, которую в литературе именуют «фиброзным» анкилозом. Артрогенные контрактуры межфаланговых суставов нередко сопровождаются подвывихами фаланг.
Дермато-десмо-артрогенные контрактуры развиваются после тяжелых открытых переломов, огнестрельных травм, глубоких ожогов в результате рубцовой дистрофии всех тканей, анатомически связанных с суставами кисти и пальцев.
Лечение
1. Профилактика контрактур суставов кисти в процессе лечения свежих травм. Профилактика нарушений периферического кровотока, отека тканей, инфекционных осложнений как основных причин дистрофии всех структур кисти и возникновения рубцовой ригидности, тугоподвижности и контрактур суставов.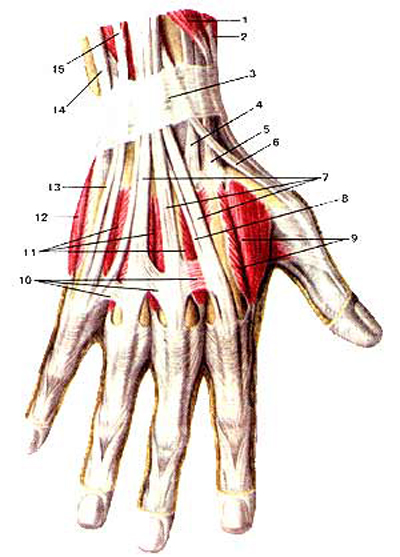
2. Ранее комплексное консервативное лечение контрактур после различных травм кисти, включающее общее и местное использование медикаментозных и физиотерапевтических средств, направленное на восстановление кровообращения, ликвидацию отека, рассасывание рубцовых тканей, нормализацию тонуса мышц и амплитуды движений суставов.
3. Своевременное, рациональное оперативное лечение при стойких контрактурах с ограничением функции кисти при неэффективности консервативных способов реабилитации.
Выбор способа операции зависит от характера контрактуры. Ведущее место в лечении контрактур занимают различные способы кожной пластики для замещения рубцовых тканей кисти.
Травматологическое отделение
Амбулаторный прием специалистами отделения травматологии (специализирующегося на верхних конечностях и заболевания кисти):
По предварительной записи, по телефону регистратуры КДО (консультативно – диагностического отделения)
ГОСПИТАЛИЗАЦИЯ:
По каналу ОМС:
- Плановая госпитализация по ОМС осуществляется по направлению из поликлиник (форма № 057/у). Для госпитализации необходимо:
- Рентгенограммы кисти
- Флюорография (действительна 6 месяцев)
- ЭКГ (действительна 1 месяц)
- Группа крови + резус-фактор
- Ан. Крови на ВИЧ, Hbs-Ag, Anti-HCv, реакция
Вассермана (Действителен 3 месяца)
- Биохимический анализ крови (1 месяц)
- Коагулограмма (1 месяц)
- Общий анализ крови (1 месяц)
- Общий анализ мочи (1 месяц)
- Заключение терапевта (выписка из амбулаторной карты)
- Заключение онколога (для пациентов с новообразованиями)
- Прививка от кори
Если у Вас нет направления на консультацию/госпитализацию или Вам требуется обратиться в удобное для Вас время, Вы можете пройти обратиться платно.
Ежегодно в отделении получают высококвалифицированную помощь около 4500 пациентов и это число неуклонно растет.
Отделение открыто круглосуточно на прием пациентов с экстренной травмой кисти и предплечья. Плановая госпитализация осуществляется на основании отборочной комиссии, которая проходит на территории консультативно-диагностического отделения.
Плановая госпитализация осуществляется на основании отборочной комиссии, которая проходит на территории консультативно-диагностического отделения.
Отделение хирургии кисти в Городской клинической больнице №4 начиналось с того, что для лечения пациентов с повреждениями кисти в отделении общей травмы было выделено 25 коек. У истоков специализированной помощи стоял заведующий кафедрой травматологии, ортопедии и военно-полевой хирургии 2-го МОЛГМИ им Н.И.Пирогова профессор В.А. Чернавский в 1967 году. Учитывая высокую востребованность в 1969 году приказом Главного управления здравоохранения г. Москвы было открыто отделение хирургии кисти на 60 коек. Первым заведующим отделением и научным руководителем стал ассистент кафедры А.А.Лазарев, ученик В.Н.Блохина и Ф.М.Хитрова. Александр Андреевич создал коллектив единомышленников и уникальную школу хирургии кисти, отличительная черта которой – бережное отношение к поврежденным тканям, сберегательная тактика при вмешательствах на кисти, что сохраняется по сей день.
Огромное значение придаётся преемственности в лечении каждого больного. На территории больницы есть уникальная возможность получить весь спектр помощи при заболеваниях и травмах кисти: первичная консультация специалиста в КДО, госпитализация в отделение для выполнения оперативного лечения и ближайшего послеоперационного наблюдения, в поликлинике амбулаторное наблюдение и долечивание, снятие швов, перевязки, наложение иммобилизирующих повязок (от обычного гипса до современного 3Д пластика)
ПРОФИЛЬНЫЕ ЗАБОЛЕВАНИЯ:
- Переломы костей кисти, лучезапястного сустава, костей предплечья – закрытые, открытые, сросшиеся со смещением, ложные суставы.
- Вывихи и переломовывихи суставов.
- Повреждения нервов, сухожилий на всех уровнях верхней конечности.
- Заболевания кисти, предплечья – опухоли, контрактуры Дюпюитрена, синовиты, стенозирующие лигаментиты, болезнь Де Кервена, синдром карпального канала (туннельный синдром)
- Посттравматические деформации, контрактуры различного генеза.

- Рубцовые деформации кожных покровов на всех уровнях.
ВЫПОЛНЯЕМЫЕ ОПЕРАЦИИ:
- Различные виды остеосинтеза с использованием классических и современных методов
- Одно- или двухэтапные пластики сухожилий сгибателей и разгибателей пальцев
- Восстановление поврежденных нервов на различных уровнях
- Наложение повязки при нарушении целостности кожных покровов (асептическая/лекарственная)
Контрактуры Дюпюитрена
- Иссечение контрактуры Дюпюитрена (операция 1-й категории сложности)
- Иссечение контрактуры Дюпюитрена (операция 2-й категории сложности)
- Иссечение контрактуры Дюпюитрена (операция 3-й категории сложности)
Операции на сухожилиях
- Восстановление мышцы и сухожилия (шов сухожилия разгибателя) кисть
- Восстановление мышцы и сухожилия (шов сухожилия разгибателя) пальца
- Восстановление мышцы и сухожилия (шов сухожилия разгибателя) предплечье
- Восстановление мышцы и сухожилия (шов сухожилия сгибателя)
- Освобождение сухожилия из рубцов и сращений (тенолиз)
- Пластика сухожилия (первый этап)
- Пластика сухожилия (второй этап)
Операции на нервах
- Сшивание нерва (шов пальцевого нерва)
- Сшивание нерва (шов общепальцевого нерва)
- Сшивание нерва (шов срединного нерва)
- Сшивание нерва (шов локтевого нерва)
- Сшивание нерва (шов лучевого нерва)
- Иссечение патологически измененных оболочек сухожилий разгибателей
- Иссечение патологически измененных оболочек сухожилий сгибателей
- Невролиз пальцевого нерва
- Невролиз общепальцевого нерва
- Операции при синдроме карпального канала (туннельный)
- Рассечение карпальной связки
Операции на костной ткани
- Установка дистракционного аппарата (на палец)
- Установка дистракционного аппарата на палец и остеотомия кости
- Установка дистракционного аппарата (на предплечье)
- Установка дистракционного аппарата на предплечье и остеотомия кости
- Краевая резекция кости
- Удаление спиц
- Удаление штифтов
- Удаление поверхностно расположенных инородных тел
- Открытое лечение перелома с внутренней фиксацией (остеосинтез фаланг пальцев спицами (штифтом)
- Открытое лечение перелома с внутренней фиксацией (остеосинтез фаланг пальцев пластиной (винтами)
- Закрытое вправление перелома с внутренней фиксацией (остеосинтез фаланг пальцев спицами (штифтом)
- Открытое лечение перелома с внутренней фиксацией (остеосинтез пястных костей спицами(штифтом)
- Закрытое вправление перелома с внутренней фиксацией (остеосинтез пястных костей спицами)
- Открытое лечение перелома (остеосинтез лучевой кости пластиной)
- Открытое лечение перелома (остеосинтез пястной кости пластиной(винтами)
- Открытая репозиция ладьевидной кости, остеосинтез винтом (спицами)
- Наложение иммобилизационной повязки при переломах костей (закрытая репозиция, наложение гипсовой повязки)
- Открытое лечение вывиха сустава (устранение вывиха фаланг пальцев)
- Открытое лечение вывиха сустава (устранение вывиха костей запястья)
- Закрытое лечение вывиха сустава (устранение вывиха фаланг пальцев)
- Закрытое лечение вывиха сустава (устранение вывиха костей запястья)
- Соединение кости титановой пластиной (остеосинтез пластиной фаланг, пястных костей) (без стоимости импланта)
- Соединение кости титановой пластиной (остеосинтез пластиной костей предплечья) (без стоимости импланта)
- Артродез других суставов
- Редрессация
- Устранение рубцовой деформации
- Устранение рубцовой деформации с замещением дефекта местными тканями
- Операции при стенозирующем лигаментите
- Разрез мышцы, сухожильной фасции и синовиальной сумки (стенозирующий лигаментит)
- Операции при экстренных травмах
- Ампутация кисти (формирование культи кисти)
- Ампутация пальцев верхней конечности (формирование культи пальца)
- Кожная пластика для закрытия раны (кожная пластика свободная)
- Трансплантация кости (костная пластика свободная)
- Хирургическая обработка раны или инфицированной ткани (первичная)
- Сшивание кожи и подкожной клетчатки (шов кожный)
Мягкотканые опухоли
- Иссечение новообразований мягких тканей под местной анестезией (иссечение МТО пальца)
- Иссечение новообразований мягких тканей под местной анестезией (иссечение МТО кисти)
- Иссечение новообразований мягких тканей под местной анестезией (иссечение МТО лучезапястного сустава)
- Удаление новообразования сухожилия (иссечение сухожильного ганглия)
- Иссечение новообразований мягких тканей под местной анестезией (иссечение МТО предплечья)
ДИАГНОСТИЧЕСКИЕ ВОЗМОЖНОСТИ:
Для правильной постановки диагноза используются все современные инструментальные методы диагностики – рентгенография, КТ, МРТ, УЗИ
НАУЧНАЯ ДЕЯТЕЛЬНОСТЬ:
Коллектив отделения хирургии кисти состоит как из опытных врачей, так из тех, кто только осваивает азы хирургии кисти. Сотрудники отделения принимают активное участие в российских и международных конференциях, выступают на них с докладами, публикуют научные работы, делясь огромным опытом лечения пациентов с патологией кисти, накопленным за долгие годы существования клиники.
Сотрудники отделения принимают активное участие в российских и международных конференциях, выступают на них с докладами, публикуют научные работы, делясь огромным опытом лечения пациентов с патологией кисти, накопленным за долгие годы существования клиники.
За прошедшие годы в травматологической клинике под руководством профессора Коршунова В.Ф. (зав. кафедрой Егиазарян К.А.) защищены десятки диссертация, разработаны различные методики лечения.
Особенности строения тыльной поверхности кисти
Внешние ориентиры.
Головки пястных
костей, сухожилия мышц-разгибателей
пальцев, межфаланговые и пястнофаланговые
кожные складки, подкожные вены кисти
(v. cephalica
et
v.
basilica).
Послойное строение.
Кожа — тонкая,
подвижная, имеет волосяные фолликулы
и сальные железы. Подкожная клетчатка
рыхлая, что обусловливает отеки при
аллергических реакциях и воспалительных
заболеваниях кисти. Собственная фасция
уплотнена в области лучезапястного
сустава и образует связку – удерживатель
сухожилий. Данная фасция прикрепляется
к наружным поверхностям 2 и 5 пястных
костей и, переходя на пальцы, срастается
апоневрозом. Воспаление на тыле кисти
легко распространяется на заднюю
поверхность предплечья, а по ходу
передней межкостной артерии через
межкостную перегородку – на переднюю
поверхность предплечья.
Синовиальные
влагалища на тыльной поверхности кисти
— короткие и окружают сухожилия лишь в
области лучезапястного сустава.
Удерживатель сухожилий мышц-разгибателей
отдает отроги, идущие к костям запястья
и формирующие 6 костно-фиброзных каналов.
1-й канал – сухожилия короткого разгибателя
и длинной отводящей мышцы большого
пальца; 2-й канал – сухожилия длинного
и короткого лучевых разгибателей кисти;
3-й канал – сухожилие длинного разгибателя
большого пальца; 4-й канал – сухожилия
разгибателя пальцев и разгибателя
указательного пальца; 5-й канал –
сухожилие разгибателя мизинца; 6-й канал
– сухожилие локтевого разгибателя
кисти.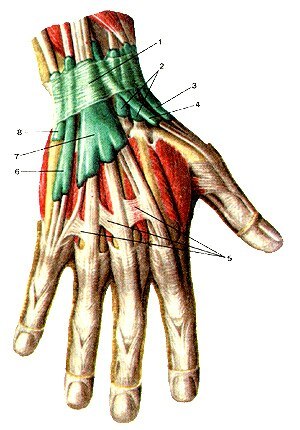 Близкое расположение сухожилий
Близкое расположение сухожилий
к подкожной клетчатке чревато их некрозом
при воспалении.
Кровоснабжение и
иннервация: тыльная артериальная дуга
образуется за счет слияния тыльных
лучевых и локтевых запястных ветвей, а
также конечных ветвей передних и задних
межкостных артерий. Данная дуга
расположена под сухожилиями разгибателей
на связочном аппарате запястья. От нее
отходят пястные артерии, питающие
тыльные поверхности пальцев, за
исключением дистальных фаланг. Большой
и указательный пальцы с лучевой стороны
кровоснабжаются непосредственно из
лучевой артерии. Иннервация осуществляется
примерно пополам лучевым и локтевым
нервами.
Хирургическая анатомия пальцев
Границей между
пальцами и кистью является круговая
линия, проведенная на 3 см выше межпальцевых
складок. На ладони она соответствует
дистальной поперечной складке, а на
тыле кисти – головкам пястных костей.
Послойное строение:
— кожа на ладонной
поверхности пальцев более толстая, чем
на тыльной и боковых поверхностях. На
ладонной поверхности пальцев расположены
три поперечные кожные складки.
Проксимальная складка соответствует
середине первой фаланги, а средняя и
дистальная – межфаланговым суставам.
— подкожно-жировая
клетчатка ячеистая, лучше всего выражена
в области ногтевой фаланги пальцев. Она
пронизана соединительнотканными
перемычками, связывающими кожу с
надкостницей ногтевых фаланг и с
фиброзными каналами сухожилий сгибателей.
На боковых и тыльной поверхности пальцев
подкожно-жировая клетчатка развита
слабо. В ней проходят сосудисто-нервные
пучки, вены более развиты на тыльной
поверхности.
На ладонной
поверхности пальцев расположены
костно-фиброзные каналы, образованные
за счет утолщенной ладонной фасции.
Фасция прикрепляется к костным гребешкам
на боковых поверхностях фаланг пальцев
и вместе с надкостницей и капсулами
межфаланговых суставов формирует
фиброзное влагалище пальцев.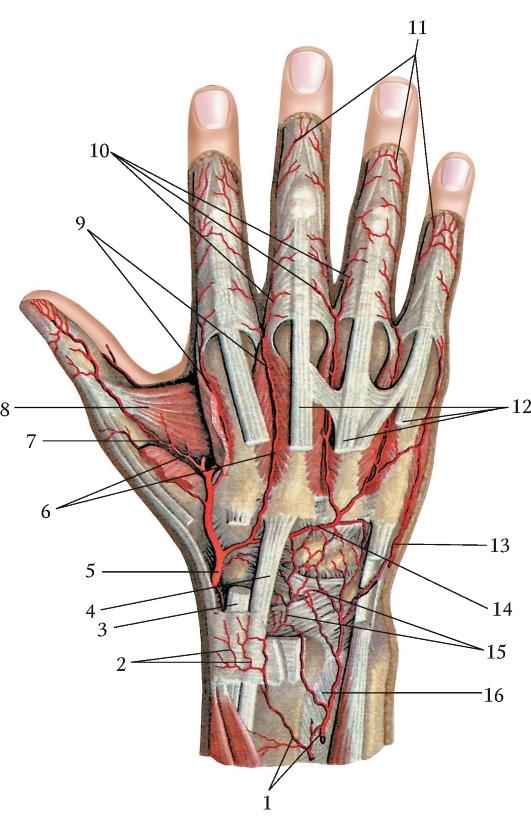 На протяжении
На протяжении
оно укреплено кольцевидными и
крестообразными связками. К внутренней
поверхности костно-фиброзных каналов
тесно прилежат париетальные листки
синовиальных влагалищ сухожилий
сгибателей пальцев. Каждое сухожилие
поверхностного сгибателя пальцев на
уровне проксимальной фаланги расщепляется
на две ножки, которые прикрепляются на
середине средней фаланги. Сухожилия
глубоких сгибателей пальцев прикрепляется
к ногтевой фаланге.
— кровоснабжение
и иннервация: сосудисто-нервные пучки
проецируются на боковые поверхности
пальцев и представлены собственными
пальцевыми артериями и ветвями локтевого,
срединного и лучевого нервов (схема
УМРУ).
Хирургическое лечение повреждений дистальных отделов пальцев кисти, приводящих к «молоткообразной деформации»
На правах рукописи
золотое
Александр Сергеевич
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПОВРЕЖДЕНИЙ ДИСТАЛЬНЫХ ОТДЕЛОВ ПАЛЬЦЕВ КИСТИ, ПРИВОДЯЩИХ К «МОЛОТКООБРАЗНОЙ ДЕФОРМАЦИИ»
14 00 27 — хирургия
АВТОРЕФЕРАТ
диссертации на соискание ученой степени доктора медицинских наук
Иркутск — 2007
003061083
Работа выполнена в ГУ «Научный центр реконструктивной и восстановительной хирургии Восточно-Сибирского научного центра Сибирского отделения РАМН» и на базе МУЗ «Городская клиническая больница» г Спасск-Дальний
Научный консультант: доктор медицинских наук Зеленин Вадим Николаевич
Официальные оппоненты:
доктор медицинских наук, профессор
доктор медицинских наук, профессор
доктор медицинских наук, профессор
Анарцин Константин Анатольевич Миронов Виктор Иванович Комогорцев Игорь Евгеньевич
Ведущая организация:
ГОУВПО «Сибирский государственный медицинский университет Федерального агентства здравоохранения и социального развития»
Защита состоится «_»_2007 г в_часов на заседании диссертационного совета Д.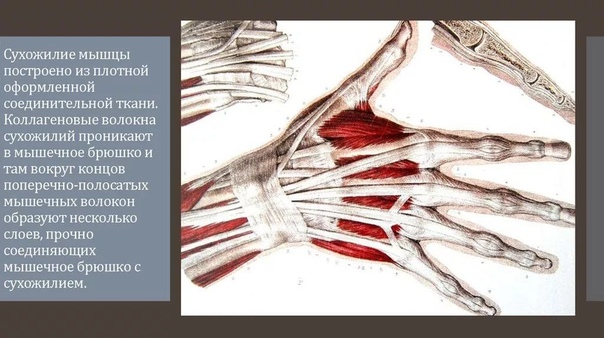 208.032.01 при ГОУ ВПО «Иркутский государственный медицинский университет Федерального агентства здравоохранения и социального развития» по адресу 664003, г Иркутскул Красного Восстания, 1
208.032.01 при ГОУ ВПО «Иркутский государственный медицинский университет Федерального агентства здравоохранения и социального развития» по адресу 664003, г Иркутскул Красного Восстания, 1
С диссертацией можно ознакомиться в библиотеке ГОУ ВПО «Иркутский государственный медицинский университет Федерального агентства здравоохранения и социального развития»
Автореферат разослан «_»_2007 года
Ученый секретарь диссертационного совета, кандидиат медицинских наук, доцент
Желтовский Ю.В.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ Актуальность проблемы
«Большие проблемы маленького повреждения» — этой фразой многие хирурги характеризуют лечение повреждений сухожилия разгибателя пальца кисти на уровне дистального межфалангового сустава («mallet finger») Несмотря на значительный прогресс хирургии кисти, лечение данного вида повреждения остается непростым и противоречивым (Tang J В , 2006, Teoh L С , Lee J YL , 2007)
Повреждение типа «mallet finger» («молоткообразный палец») встречается нередко 1,5-3 % среди всех травм кисти (Коршунов В Ф и соавт, 1988) Эти, небольшие, на первый взгляд, проценты говорят об огромном количестве пациентов, так как кисть является наиболее часто травмируемой частью человеческого тела (Upton J et al, 1979), составляя 30,8 % от всех повреждений опорно-двигательного аппарата (Шапиро К.И , 2002)
«Mallet fingen) считается самой частой травмой среди всех повреждений сухожилий (Winckler S et al, 1991)
«Mallet finger» составляет большинство среди закрытых травм разгибателей, а закрытые повреждения сухожилий разгибателей пальцев кисти -это 3/4 всех ранений разгибателей (Brug Е et al, 2000)
57 % всех пациентов с «молоткообразной деформацией» имеют застарелые повреждения (Магдиев Д А и соавт, 2005) Это связано с ошибками диагностики (28,4 %) и ошибками в лечении данной травмы (36,1 %) Профилактики данной травмы не существует
При лечении различных вариантов этого повреждения до сих пор нет общепринятых рекомендаций В частности, для лечения закрытых свежих и застарелых травм типа «mallet finger» существуют совершенно полярные рекомендации от «ничего неделания» до рекомендуемой N Rosenzweig (1950) (цит по Sadan A Y et al, 2004) ампутации концевой фаланги Между этими крайними точками зрения находятся рекомендации по применению различных шин, гипсовых повязок, аппаратов наружной фиксации, метода трансар-тикулярной фиксации спицей, сухожильного шва, тендопластики, артроде-за (Розов В И , 1952, Бойчев Б и соавт, 1971,Каплан А В , 1978, Гришин И Г и соавт, 1985, Коршунов В Ф и соавт, 1988; ВолковаАМ, 1991, Дива-ков М Г, 1994, Анисимов В С , Корнилов Н В , 1998, Бояршинов М А , 2002, LovettWL et al, 1991, UlkurE et al, 2005)
Между тем, эффективность консервативного лечения разрывов сухожилий разгибателей на уровне дистального и проксимального межфалан-говых суставов не превышает 50 % (Губочкин Н Г, Шаповалов В М , 2000) Причинами этого, по мнению указанных авторов, являются отсутствие удачных конструкций шин и запоздалое начало фиксации Хирургическое
лечение повреждений типа «mallet finger», в свою очередь, сопряжено с высоким уровнем осложнений (инфекция, некроз кожи, рецидив деформации, нарушение роста ногтевой пластинки), частота которых может достигать 41 % (King Н J et al, 2001)
Впервые повреждение типа «mallet finger» было описано в конце 19 века (цит по Geyman J Р et al, 1998) Несмотря на этот факт, до сих пор остаются нерешенными многие вопросы лечения
— почему большой палец повреждается реже других,
— почему трудно лечить повреждение мизинца,
— какой метод предпочтительнее, консервативный или оперативный,
— какой тип шины выбрать,
— какова должна быть продолжительность иммобилизации,
— следует ли фиксировать проксимальный межфаланговый сустав и если да, то в каком положении,
— как вести пациента после снятия постоянной шины,
—эффективно ли консервативное лечение, начатое не сразу после травмы,
— каковы должны быть показания для операции, и какую операцию выбрать
Цель исследования
Оптимизация хирургического лечения повреждений дистальпых отделов пал ьцев кисти, приводящих к «молоткообразной деформации», с учетом вариантов повреждения и анатомических особенностей области.
Задачи:
1. Изучить прикладные вопросы анатомии пальцев кисти, имеющие отношение к лечению повреждений типа «mallet finger»
2. Разработать наиболее оптимальные шины, повязки, сухожильные швы для лечения открытых и закрытых повреждений сухожилий разгибателей пальцев кисти в зоне 1 (дистальный межфаланговый сустав) с учетом выявленных анатомических особенностей
3. Разработать методику восстановительного лечения после операции и периода постоянной иммобилизации с учетом этапов биологического процесса сращения поврежденного сухожилия.
4. Выбрать наиболее оптимальные способы лечения переломов тыльной части дистальной фаланги и застарелых повреждений сухожилий разгибателей пальцев кисти в зоне 1
5. Провести анализ результатов лечения различных вариантов истинного и ложного «пальцев-молоточков», выявить факторы, влияющие на исход повреждений, определить значение этих факторов
6. Разработать алгоритм дифференцированного лечения «молоткообраз-ной деформации» пальцев кисти с учетом различных вариантов травмы, выявленных анатомических особенностей и клинических факторов, влияющих на исход травмы
Научная новизна
При анатомических исследованиях выявлены особенности относительных размеров фаланг пальцев кисти, обуславливающие трудности в лечении травм мизинца
Предложен способ фиксации мизинца с помощью удлиненной шины Показана необходимость фиксации проксимального межфалангового сустава
При лечении травм остальных пальцев доказана обоснованность (в большинстве случаев) иммобилизации только дистального межфалангового сустава
Выявлены варианты отклонения пальцев кисти во фронтальной плоскости Предложены новые модификации индивидуальных шин для консервативного лечения «молоткообразного пальца»
С помощью иммуногистохимического метода исследования выявлена особенность кровоснабжения сухожилия разгибателя Показано, что основное количество кровеносных сосудов расположено в ладонной части сухожилия на всех уровнях от дистального межфалангового сустава до верхней трети предплечья, а тыльная часть сухожилия является относительно гипо-васкулярной Доказано, что на уровне дистального межфалангового сустава и более проксимальных отделов пальца кровеносных сосудов меньше, чем на уровне кисти и предплечье
Разработан и предложен для клинической практики новый вариант петлевого погружного сухожильного шва разгибателей пальцев кисти, эффективный для всех уровней повреждения при условии достаточной длины ди-стальной культи сухожилия
Для случаев, когда имеется короткая культя сухожилия или ее отсутствие, разработан и предложен для клинической практики новый универсальный способ сшивания сухожилия разгибателя на уровне дистального межфалангового сустава
Разработана методика восстановительного лечения «mallet finger» после периода постоянной иммобилизации На основании полученных клинических результатов доказана его эффективность
Теоретическая и практическая значимость
Разработан алгоритм дифференцированного лечения различных вариантов повреждений типа «mallet finger» с учетом анатомических особенностей области и ряда клинических факторов
Предлагаемые сухожильные швы просты в техническом исполнении, обладают высокими механическими свойствами, в минимальной степени нарушают кровоснабжение сухожилия
Определены показания к использованию различных шин и повязок с подробным описанием техники наложения
Разработана методика восстановительного лечения после периода постоянной иммобилизации поврежденного пальца
Материалы диссертации могут быть использованы при чтении лекций и проведении практических занятий со студентами 5-6 курсов медицинского вуза, а также при усовершенствовании врачей на циклах повышения квалификации
Основные положения, выносимые на защиту:
1. Трудности в лечении травм мизинца обусловлены особенностями относительных размеров фаланг пальцев кисти Проблемы в использовании фабричных шин Stack связаны с индивидуальными особенностями пальцев кисти у разных людей В связи с этим шины, по возможности, должны изготавливаться индивидуально для каждого пациента В большинстве случаев иммобилизация проксимального межфалангового сустава необязательна
Трудности в лечении травм мизинца обусловлены особенностями относительных размеров фаланг пальцев кисти Проблемы в использовании фабричных шин Stack связаны с индивидуальными особенностями пальцев кисти у разных людей В связи с этим шины, по возможности, должны изготавливаться индивидуально для каждого пациента В большинстве случаев иммобилизация проксимального межфалангового сустава необязательна
2. Консервативное лечение повреждений 1 типа эффективно в первые 6 недель после травмы Начатое в этот период лечение с использованием индивидуальных шин, с проведением постепенного «отучения от шины» позволяет добиться положительных результатов практически у всех пациентов
3. Разработанные швы сухожилий разгибателей по своим качественным и механическим показателям превосходят ранее предложенные, отличаются простотой выполнения, доступностью в освоении
4. Дифференцированное лечение различных вариантов «mallet finger» с учетом анатомо-функциональных нарушений позволяет в 85,33 % случаев получить положительные результаты
Апробация работы
Основные положения диссертации были представлены на конференции врачей ортопедов-травматологов госпиталя АКН (Вена, Австрия, 2001), международном конгрессе по пластической и реконструктивной микрохирургии (Бишкек, Киргизия, 2002), VII съезде травматологов-ортопедов России (Новосибирск, 2002), V конгрессе Азиатско-Тихоокеанской федерации обществ хирургии кисти (Осака, Япония, 2004), международной конференции «Мор-фофункциональные аспекты регенерации и адаптационной дифференциров-ки структурных компонентов опорно-двигательной системы в условиях механических воздействий» (Курган, 2004), международном конгрессе «Современные технологии в травматологии, ортопедии ошибки и осложнения—профилактика, лечение» (Москва, 2004), I съезде хирургов Восточной Сибири и
Дальнего Востока (Улан-Удэ, 2005), международной конференции по пластической хирургии (Москва, 2005), II научно-практической конференции травматологов и ортопедов федерального медико-биологического агентства «Лечение больных с повреждениями и заболеваниями конечностей» (Москва, 2005), международном симпозиуме «Травма» (Вена, Австрия, 2005), I съезде общества кистевых хирургов России (Ярославль, 2006), юбилейной конференции НИИТО им Вредена (Санкт-Петербург, 2006), юбилейной конференции Иркутского НИИТО (Иркутск, 2006), VI конгрессе Азиатско-Тихоокеанской федерации обществ хирургии кисти (Бангкок, Таиланд, 2006), международном симпозиуме «Травма» (Вена, Австрия, 2007), заседаниях проблемной комиссии и ученого совета НЦ PBX ВСНЦ СО РАМН (2005,2006,2007), заседаниях Приморского научно-практического общества травматологов-ортопедов (Владивосток, 1995,2002,2003,2004,2005,2006), заседании Байкальского научно-практического общества травматологов-ортопедов (2005)
Публикации
По теме диссертации опубликовано 42 научные работы, из них 19 работ в изданиях, рекомендованных ВАК Минобразования и науки РФ, 7 — в международной печати, одна монография
Объем и структура диссертации
Работа изложена на 272 страницах машинописного текста и состоит из введения, обзора литературы, главы «Материал и методы исследований», 3 глав собственных исследований, заключения, выводов, практических рекомендаций, библиографического указателя использованной литературы Текст иллюстрирован 39 таблицами и 110 рисунками. Список литературы содержит 344 библиографические ссылки, из них 119 — на русском и 225 — на иностранных языках
Список литературы содержит 344 библиографические ссылки, из них 119 — на русском и 225 — на иностранных языках
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЙ
Общая характеристика материала и методов исследования
в эксперименте
Необходимость экспериментальных исследований была вызвана наличием ряда нерешенных вопросов, связанных с этиологией, механизмом травмы, клиникой и лечением «молоткообразной деформации» пальцев кисти Эти клинические проблемы тесно связаны с прикладными вопросами анатомии пальцев кисти, имеющими отношение к лечению повреждений типа «mallet finger» относительные размеры фаланг пальцев, отклонение пальцев кисти во фронтальной плоскости, особенности строения и кровоснабжения сухожилий разгибателей пальцев
Анатомическая часть исследований проведена на кистях 30 трупов людей обоего пола, умерших в возрасте 31-56 лет
На трупах изучена форма сухожилий разгибателей пальцев кисти на разных уровнях
Исследованы размеры сухожилий разгибателей пальцев кисти на уровне дистального межфалангового сустава, уровень прикрепления к дисталь-ной фаланге в сравнении с сухожилиями сгибателей пальцев кисти
Для изучения влияния положения проксимального межфалангового сустава на диастаз между концами поврежденного сухожилия разгибателя пальца кисти на уровне дистального межфалангового сустава на трупных кистях моделировалось повреждение типа «mallet finger»
С помощью иммуногистохимического исследования изучены особенности кровоснабжения сухожилий разгибателей пальцев кисти В результате им-муногистохимической реакции эндотелий кровеносных сосудов сухожилий избирательно окрашивался в коричневый цвет реактивами CD31+ и CD34+.
Сухожилия трупов использовались для проведения стендовых испытаний различных сухожильных швов на разрыв прочности Сравнивалась прочность швов Ланге, Беннелля, оригинального шва Тсуге и шва Тсуге в нашей модификации.
Для сравнения швов Кюнео и Тсуге в модификации выполнялся «гибридный шов» на трупных сухожилиях и пластилиновой модели На один конец сухожилия (модели) накладывался шов Кюнео, на другой — модифицированный шов Тсуге
Относительные размеры фаланг пальцев кисти, характер и степень отклонение пальцев кисти во фронтальной плоскости изучались на кистях 30 добровольцев в возрасте от 17 до 55 лет Средний возраст пациентов составил 29,87 ± 9,69 года Аналогичные исследования проведены на 10 рентгенограммах кистей соматических больных
Общая характеристика материала и методов исследования в клинике
Клиническая часть работы основана на данных обследования и лечения 314 пациентов с «молоткообразной» деформацией 319 пальцев кисти (истинной и ложной) (рис 1)
С различными вариантами истинных травм палацев кисти типа «mallet finger» за помощью обратились 243 пациента У этого количества больных были выявлены повреждения 247 пальцев У двух пациентов были травмированы одновременно 2 пальца, у одного — 3 пальца
Возраст больных варьировал от 3 до 81 года Средний возраст составил 36,38 ± 14,61 лет Преобладали мужчины — 151 (62,14 %) Средний возраст
Рис 1 Патологические состояния, приводящие к «молоткообразной деформации» пальцев кисти
женщин составил 39,17 ± 15,18 лет, мужчин — 34,68 ± 14,03 года Среди пациентов с 1 типом повреждения (самым частым) разница в возрасте женщин и мужчин оказалась более значительной 41,43 ± 14,15 год и 36,64 ± 13,63 лет, соответственно
Среди общего числа пациентов дети до 14 лет составили 13 (5,35 %) человек Взрослые больные были распределены на следующие возрастные категории от 15до20лет-29(11,93 %)человек,от21 до30лет-44(18,11 %) человека, от 31 до40лет-61 (25,1 %) человек, от 41 до 50 лет-57 (23,46%) человек,от51 до 60 лет-30 (12,35 %)человек, от61 до 70 лет — 6 (2,47 %) человек, от 71 до 80 лет — 2 (0,82 %) человека, старше 80 лет — 1 (0,41 %) человек Деление больных на возрастные группы было проведено в связи с тем, что условия кровоснабжения сухожилий у лиц молодого возраста значительно лучше, в связи с этим лучшими бывают и результаты лечения (Но-совицкий С Я,1964)
Наиболее часто повреждения происходили на 4—5 декадах жизни 61 (25,1 %) больной в возрасте от 31 до 40 лет, 57 (23,46 %) больных в возрасте от 41 до 50 лет Аналогичная закономерность наблюдалась и в самой многочисленной группе больных с 1 типом повреждения — максимум больных на 4 декаде (24,46 %) и на 5 декаде (32,37 %)
У 98 пациентов (102 пальца) были повреждения на левой кисти (40,33 и 41,3 %, соответственно), у 145 больных (145 пальцев) — на правой (59,67 и 58,7 %, соответственно)
В первые сутки за помощью обратились 58 пациентов (23,87 %), большинство из которых имели открытые повреждения (44 пациента, 47 паль-
цев) В сроки от 2 до 4 дней после травмы обратились — 88 (36,21 %) больных, от 5 дней до 4 недель — 61 (25,1 %) больной, от 4 недель до 2 месяцев — 17 (7 %) больных, от 2 месяцев до 3 месяцев — 11 (4,53 %) больных, от 3 месяцев до 4 месяцев — 8 (3,29 %) пациентов
Открытые повреждения выявлены у 52 (21,4 %) больных на 55 пальцах (22,27 %) Если закрытые травмы чаще встречались на правой кисти, то обратная закономерность была характерна для открытых повреждений Открытые ранения чаще наблюдались на левой кисти — 31 (59,62 %) больной, 34 (61,82 %) пальца, и только у 21 (40,38 %) больного, 21 палец (38,18 %) -на правой Этот факт можно объяснить тем, что в большинстве случаев открытые травмы возникали при работе с острыми инструментами, силовыми машинами, станками Для многих людей доминантная рука — правая Она и удерживает инструмент, в то время как левая кисть чаще фиксирует обрабатываемую заготовку или деталь, поэтому более подвержена травмам по сравнению с правой кистью
Чаще всех травмировался мизинец — 68 (27,53 %), затем средний палец — 66 (26,72 %), чуть реже безымянный — 63 (25,51 %), затем указательный — 34 (13,77 %), реже всех большой — 16 (6,48 %)
Дефицит активного разгибания дистальной фаланги в среднем составил 34,56 ± 11,16° (от 5 до 65°)
У 26 (10,83 %) пациентов на 26 (10,53 %) пальцах выявлено переразгибание средней фаланги (деформация в виде «лебединой шеи») 5—25°, в среднем 8,58 ±4,23°
При диагностике дистальных повреждений пальцев кисти, приводящих к молоткообразной деформации, использовалась классификация J R Doyle, которая на сегодняшний день является наиболее полной Согласно этой классификации выделяли 4 типа открытых и закрытых повреждений типа «mallet finger» на уровне или немного проксимальнее дистального межфалангово-го сустава
Тип 1 — закрытое повреждение сухожилий разгибателей на уровне дистального межфалангового сустава с небольшим отрывным переломом либо без него Тип 2 — открытое повреждение сухожилия разгибателя на уровне или немного проксимальнее дистального межфалангового сустава
Тип 3 — открытое повреждение с глубокой «абразией» кожи, мягких тканей, ткани сухожилия на этом же уровне
Тип 4А — эпифизеолиз или остеоэпифизеолиз у детей Тип 4В — перелом от гиперфлексии с захватом 20—50 % суставной поверхности
Тип 4С — перелом от гиперэкстензии с захватом более 50 % суставной поверхности с ранним или поздним подвывихом фаланги
Согласно классификации J R Doyle (1993)у наших пациентов были выявлены следующие повреждения
1 тип-на 152 (61,54%) пальцах у 151 (62,14%) больных,
2 тип — на 39 (15,79 %) пальцах у 37 (15,23 %) больных,
3 тип — на 13 (5,26 %) пальцах у 12 (4,94 %) больных,
4 А тип — на 5 (2,02 %) пальцах у 5 (2,06 %) больных,
4 В тип — на 27 (10,93 %) пальцах у 27 (11,11 %) больных,
4 С тип — на 11 (4,45 %) пальцах у 11 (4,53 %) больных
У 14 (5,76 %) больных, кроме «mallet finger» были выявлены сотрясение головного мозга, переломы бедра, голени, кисти, травматический отрыв пальцев, термический ожог, ВИЧ инфекция
По поводу переломов голени выполнялся ЧКДО аппаратом Илизарова Лечение перелома бедра проводилось с помощью скелетного вытяжения Сформированы культи пальцев при травматическом отрыве Выполнена успешная закрытая репозиция перелома пяточной кости методом Н Omoto et al (1983) в нашей модификации (Золотов А С , 2005) Сопутствующее серьезное инфекционное заболевание (ВИЧ) у пациентки с 4С типом повреждения повлияло на выбор метода лечения
При оперативном лечении «молоткообразной деформации» применялись различные виды анестезии (106) общий наркоз — 5 (4,72 %) случаев, блокада плечевого сплетения — 41 (38,68 %) случай, местная анестезия по Лука-шевичу-Оберсту-51 (48,11 %) случай, транстекальная анестезия-9 (8,49 %) случаев Использование общего наркоза было необходимым для выполнения операций у детей и лабильных взрослых пациентов
Наряду с пострадавшими с истинным повреждением «mallet finger» (243 больных, 247 пальцев), за помощью обратился 71 больной (72 пальца) с ложным «mallet finger», который встречался почти в 3,5 реже истинного Средний возраст больных с ложным «mallet finger» составил 36,07 ± 16,24 лет (от 1,5 до 76 лет)
Причинами «pseudo mallet finger» были
— перелом основания дистальной фаланги — 7,
— рубцы на пальцах — 21,
— ДОА межфалангового сустава + мукоидная киста — 6,
— закрытое повреждение сухожилия длинного разгибателя 1 пальца на уровне лучезапястного сустава — 23 (24 пальца)
— стенозирурющий лигаментит кольцевидной связки 1 пальца (после безуспешного консервативного лечения) — 14,
— атипичная форма контрактуры Дюпюитрена — 1
Всем пострадавшим при поступлении после сбора анамнеза и выяснения обстоятельств травмы проводилось общеклиническое обследование, выполнялся клинический минимум, рентгенография поврежденной кисти Осо-
бое внимание обращали на локализацию раны, нарушение движений, расстройства тактильной и болевой чувствительности, проводилась оценка кровоснабжения пальцев, кисти При сочетании «mallet finger» с другими повреждениями объем исследований расширялся выполнялась рентгенография поврежденных областей скелета, черепа У пациентов с фоновыми заболеваниями после осмотра терапевта проводились ЭКГ, рентгенография грудной клетки, ультразвуковое исследование
При оценке отдаленных результатов лечения проводились измерения объема движений в суставах пальцев с помощью кистевого угломера, динамометрия, контурография, определение тактильной и болевой чувствительности
Вид поврежденного пальца после травмы, в процессе лечения и в отдаленном периоде документировали с помощью цифрового фотоаппарата Nikon Coolpix-880
Оценку результатов лечения проводили с помощью метода G Р Crawford (1984). Для этого с помощью угломера измеряли объем движений в дис-тальном межфаланговом суставе, определяли величину деформации и дефицит активных движений С учетом жалоб больного и полученных измерений выставлялась окончательная оценка отлично — полное сгибание и полное разгибание, отсутствие болей, хорошо — дефицит разгибания 0-10°, полное сгибание, отсутствие болей, удовлетворительно — дефицит разгибания 10-25°, небольшой дефицит сгибания, отсутствие болей, плохо —дефицит разгибания > 25°, постоянные боли
Для этого с помощью угломера измеряли объем движений в дис-тальном межфаланговом суставе, определяли величину деформации и дефицит активных движений С учетом жалоб больного и полученных измерений выставлялась окончательная оценка отлично — полное сгибание и полное разгибание, отсутствие болей, хорошо — дефицит разгибания 0-10°, полное сгибание, отсутствие болей, удовлетворительно — дефицит разгибания 10-25°, небольшой дефицит сгибания, отсутствие болей, плохо —дефицит разгибания > 25°, постоянные боли
При анализе результатов лечения подкожных разрывов сухожилия длинного разгибателя большого пальца на уровне лучезапястного сустава использовалась методика С Eaton, представленная на страницах электронного учебника по хирургии кисти (www eatonhand com) По этой системе предлагается оценивать результаты восстановления сухожилий большого пальца по объему активных движений в межфаланговом и пястно-фаланговом суставах отлично — 119-140°, хорошо — 98-118°, удовлетворительно — 7097°, плохо — меньше 70°
Для сравнительного анализа оценкам присваивали количественные значения отлично — 5 баллов, хорошо — 4 балла, удовлетворительно — 3 балла, плохо — 2 балла (Литвинов И И , Ключевский В В , 2006)
Все числовые величины, полученные при исследовании, обработаны при помощи методов математической статистики на компьютере типа IBM PC Pentium операционной среде Windows ХР с помощью приложения Excel 7 О, пакета программы Statistica for Windows 6.0 (StatSoft Inc , USA) с расчетом средних значений (М), среднего квадратического отклонения (у) и достоверности различий При сравнении 2 независимых групп по одному призна-
ку использовался Г-критерий Манна-Уитпи, при сравнении 3 независимых групп и более по одному признаку — /-критерий Краске л а-Уоллиса при уровне значимостирЩ0,05 (Реброва О.Ю., 2006). Оценку влияния того или иного фактора на исследуемый объект проводили с использованием однофактор-ного дисперсионного анализа.
Прикладные вопросы анатомии пальцев кисти, имеющие
отношение к лечению «mallet finger»
Форма и некоторые размеры сухожилия разгибателя пальца кисти.
Сухожилие разгибателя пальца кисти во всех анатомических зонах, за исключением уровня предплечья, имеет плоскую форму на поперечном срезе. При подготовке гистологического препарата взятый анатомический материал после фиксации разведенным формалином и дальнейшего процесса обработки уменьшается Примерно на 20.5-25,5 % (Сапожников А.Г., Доро-сев[:ч A.B., 2000). По, даже учитывая этот факт, толщина сухожилия разгибателя на уровне дистального межфал антовота сустава оказалась не намного больше диаметра полифиламентной хирургической нити 3/0 (0,200,29 мм), которая наиболее часто используется для традиционного погружного шва при восстановлении сухожилий сгибателей и разгибателей пальцев кисти (рис. 2), Это обстоятельство обуславливает необходимость использования более тонкого шовного материала я особой техники шва сухожилия разгибателя в зоне 1.
Рис. 2. Препарат поперечного среза сухожилия разгибателя 3 пальца кисти из уровне дистального межфалангового сустава, полифиламентная хирургическая нить 3/0 (внизу)- Окраска гематоксилином и эоаином, х 16 (вверху).
Ширина сухожилия разгибателя на уровне дистального мeжфaJ ¡ант во го сустава составляет от 5,3 до 10,1 мм, »среднем 7,4 ± 1,4 мм. Самое узкое сухожилие на мизинце (5,6 ± 0,4 мм), самое широкое на большом пальце (9,7 ± 0,3 мм). Это может быть одной из причин, объясняющей редкость разрыв;! сухожилия разгибателя на большом пальцей высокую частоту травм сухожилия на мизинце.
Уровень прикрепления сухожилия разгибателя к диспшяьиой фт шнге. Сухожилие разгибателя прикрепляется к дистальной фаланге на 2,9 4,3 мм, (в среднем 3,8 \ 0,45 мм) проксимальнее сухожилия глубокого сгибателя пальца. Этим объясняется возникновение «мфлоткообразной деформации» при поперечном или косо-поперечном переломах основания дметальной фаланги у взрослых. Данным перелом можно считатьэквивалентом 4А типа повреждения у детей (эпйфизесшйз).
Щммунотстохими ческое исследование сухожилия разгибателя пальца кисти выявило особенности внутриствольного кровоснабжения сухожилия. Основное количество кровеносных сосудов расположено в ладонной части сухожилия на всех уровнях от дисильного межфалангового сустава (рис. 3) до верхней трети предплечья. Тыльная часть сухожилия является относительно гнповаскулярной. На уровне днетального межфалангового сустава и более проксимальных отделов пальца кровеносных сосудов меньше, чем на уровне кисти и предплечье.
Основное количество кровеносных сосудов расположено в ладонной части сухожилия на всех уровнях от дисильного межфалангового сустава (рис. 3) до верхней трети предплечья. Тыльная часть сухожилия является относительно гнповаскулярной. На уровне днетального межфалангового сустава и более проксимальных отделов пальца кровеносных сосудов меньше, чем на уровне кисти и предплечье.
Рис. 3. Препарат поперечного среза сухожилия разгибателя 3 пальца кисти us уровне дистального межфалангового сустава, ладонная часть сухожилия ориентирована внизу рисунка. Клетки эндотелия кровеносных сосудов с фенотипом СО 31 + окрашены в коричневый цвет (см. стрелки), х 200.
Данная биологическая ситуация может быть ухудшена в результате «хирургической атахи». Отсюда Ёйедует два важных вывода для практической хирургии. Закрытые повреждения сухожилий разгибателей Hti уровне лис-тального межфалангового сустава следует по возможности лечить консервативно, чтобы хирургическим вмешательством не нарушать и без тот бедное кровоснабжение в этой зоне. Тем более что для консервативного лечения «mallet finger» есть биологические предпосылку (Chalmers J., 2000) -отсутствие синовиального влагалища в зоне I и возможность сблизить и удержать концы поврежденного сухожилия без операции. Второй вывод: учитывая преимущественное расположение кровеносных сосудов в ладон-
ной части сухожилия разгибателя, при выполнении сухожильного швалига-туры следует проводить в тыльной малососудистой зоне сухожилия
Значение иммобилизации проксимального межфалангового сустава. Моделирование на трупных кистях повреждения «mallet finger» и изучение влияния положения суставов пальцев на диастаз между пересеченными концами сухожилия не подтвердили необходимости иммобилизации пальца в «пишущем положении» Для устранения диастаза между концами пересеченного сухожилия достаточно иммобилизации в положении разгибания только дисталышго межфалангового сустава Однако удлиненная шина с фиксацией проксимального межфалангового сустава имеет смысл при лечении травм мизинца
Исследование относительных размеров фланг пальцев кисти выявило особенность, характерную для 5-го пальца Судя по кожным складкам, средняя фаланга оказалась в среднем на 32 % короче дистальной, в то время как на остальных пальцах эта разница не столь существенна — 5-11 % По этой причине, фиксировать травмированный мизинец труднее Согласно правилу рычага, чтобы «уровнять» условия фиксации мизинца с остальными трехфаланговыми пальцами, следует удлинить шину на 21-27 % При этом вынужденно фиксируется и проксимальный межфаланговый сустав
При исследовании отклонения длинных пальцев во фронтальной плоскости только в 26,67 % случаев не наблюдалось существенного отклонения ни одного из четырех пальцев, которое могло бы вызвать трудности использования наиболее популярной во всем мире фабричной шины Stack У остальных 73,33 % добровольцев обнаружено существенное отклонения длинных пальцев кисти во фронтальной плоскости в сторону среднего или безымянного пальцев В 43,33 % случаях пальцы были отклонены в большей степени в сторону безымянного пальца. В 30 % случаях пальцы были отклонены в большей степени в сторону среднего пальца Это означает, что для полноценной фиксации необходимы специальные шины для мизинца и указательного пальца, реже для среднего и безымянного, кроме того, правые и левые Но в этом случае набор из стандартных шин будет состоять из нескольких десятков единиц’ По этой причине шины для лечения «mallet finger», по возможности, должны изготавливаться индивидуально для каждого больного
В 30 % случаях пальцы были отклонены в большей степени в сторону среднего пальца Это означает, что для полноценной фиксации необходимы специальные шины для мизинца и указательного пальца, реже для среднего и безымянного, кроме того, правые и левые Но в этом случае набор из стандартных шин будет состоять из нескольких десятков единиц’ По этой причине шины для лечения «mallet finger», по возможности, должны изготавливаться индивидуально для каждого больного
Анатомические особенности сухожилий разгибателей пальцев кисти и сухожильный шов. С учетом выявленных анатомических особенностей сухожилий разгибателей пальцев кисти (форма, толщина, расположение кровеносных сосудов) оптимальным для восстановления поврежденных сухожилий разгибателей можно признать петлевой шов К Tsuge в нашей модификации, расположенный в тыльной (малососудистой) части сухожилия (рис 4)
Рис. 4. Схема петлевого шва в нашей модификации
Испытания на разрыв прочности на лабораторном стенде в лаборатории сопротивления материалов кафедры механики деформируемого твердого тела ДВГТУ под руководством и при участии д. т.н., профессора А.П. Аносова показали, что данный шов оказался прочнее оригинального шва Тсуге на 20 %, шва Беннелля — на 25 %, шва Ланге — на 50 %.
Однако па уровне дистальиого межфалангового сустава модифицированный петлевой шов ВЫПОЛНИМЫМ при достаточной длине дистальпой культи сухожилия (0.4 см) и использовании тонких нитей 4/0 я 5/0. Для ситуаций. когда культя сухожилия более короткая или вовсе отсутствует, нами предложен петлевой удаляемый шов (рис. 5).
Рис. 5. Схема удаляемого шва сухожилия разгибателя падьца кисти на уровне дистальиого межф а лаптового сустава
Результаты анатомических исследований использовались в клинической работе.
Лечение различных вариантов «mallet finger» Лечение 1 типа повреждения
При травмах 1 типа (152 пальца) применялись гипсовые повязки — 10 пальцев, алюминиевые, деревянные и пластиковые шины — 101 палец, трансартикулярная фиксация спицей — 15 пальцев, шов сухожилия + гипс — 1, шов мягких тканей на тыле пальца — 2, операция тенодермодез — 13 или насбаривание сухожильного регенерата — 10 (при позднем обращении)
Постоянная иммобилизация продолжалась в течение 6-8 недель После завершения этапа постоянной иммобилизации наступает «weaning period» — период «отнятия от груди» (Loeb РЕ et al, 1992) Мы его называем периодом «отучения от шины» Это очень важный этап, когда место сращения сухожилия еще непрочное и нагрузка на палец может вызвать рецидив деформации, тем более что сила сгибателей в 5 раз превышает силу разгибателей Мы связали его с процессом биологии сращения сухожилия по J W Strickland (1995, 2000) Этот биологический процесс занимает 4 месяца со дня травмы и начала лечения — фаза воспаления (4 дня), фибропластическая фаза (до 28 дней), фаза ремоделирования сухожильного регенерата (до 4 месяцев)
«Отучение» от шипы (после 8 недель постоянной иммобилизации)
1-я неделя — снимать шину 3-4 раза в день на 5-10 минут В это время можно принять водные процедуры, после чего шина одевается вновь Во время смены повязки уже нет необходимости придерживать поврежденный палец в выпрямленном положении здоровой рукой
2-я неделя — можно снимать шину на 1 час несколько раз в день
3-4-я недели — шина одевается только на ночь и на время выполнения тяжелой работы, в том числе во время управления автомобилем
5-8-я педели — шиной можно не пользоваться Специально разрабатывать движения в межфаланговом суставе не надо Они восстановятся постепенно сами по себе в процессе повседневной работы
9-я неделя (16 недель после начала лечения) — возможна нагрузка без ограничений
Для большинства больных такое постепенное «отучение от шины» является профилактикой рецидива деформации
Для лечения повреждений 1 типа нами предложена Т-образная шина из термопластика, которая в отличие шины Stack, изготавливается индивидуально для каждого пациента (рис 6)
При лечении травмированного мизинца, имеющего вышеописанные анатомические особенности, продольная часть шины захватывала и основную фалангу При этом значительно увеличивался проксимальный рычаг повязки, и требовались меньшие усилий для разгибания дистальной фа-
Рис. 6. Применение Т-образной шины из термопластика при лечение «maliet finger».
6. Применение Т-образной шины из термопластика при лечение «maliet finger».
лаиги. Толщина шины (1,5 мм) позволяла выполнять движения в проксимальном межфаланговом суставе, не нарушая при этом фиксацию дисталь-ного. Чтобы облегчить движения средней фалангой, делались небольшие вырезы на шине на уровне проксимального ы еж ф ал а н го во го сустава. Та- i кую удлиненную шипу можно использовать при лечении не только мизинца, но и других пальцев в случае тугой деформации.
Лечение 2 типа повреждения
При лечении травм 2 типа (39 пальцев) применялся адаптирующий шов сухожилия тонкими (5/0-6/0) атрашэтическими нитками и дополни тельная трансарчикулярная фиксация спицей дистального межфалангового сустава — 15 пальцев у 15 больных, Прп достаточной длине дис гальной культи сухожилия, накладывался петлевой шов Тсуге в пашей модификации (6 пальцев), При лечении повреждений 9 пальцев использовался предложенный нами удаляемый петлевой шов. У 2 больных на 4 пальцах выполнен шов сухожилия типа Ланге, фиксация гипсовой шиной в течение 6 недель.
В 4 случаях пациенты обратились за помощью через несколько дней, после травмы с признаками воспаления в ранах. Лечение этих больных проводилось в два этапа. На первом этапе накладывалась ладонная гипсовая шина без устранения деформации, выполнялись перевязки ран, назначалась антибактериальная терапия. После купирования воспаления и заживления ‘ рамы (2—4 недели) проводилось лечение с помощью алюминиевой шииы аналогично пациентам с 1 типом повреждения. i
Один пациент обратился за помощью через неделю после травмы с клиникой 1 ионного артрита. В связи с этим а лечении после ВХО раны был использован предложенный нами аппарат наружной фиксации для мелких костных фрагментов, который изготовлен из стандартного стержня Мб и гаек 10 мм. В стержне проведены отверстия диметром в 1,6 мм для будущих
спиц. После проведения спиц через кость спицы зажималась и отверстиях стержня с помощью гаек. Таким образом, стержень одновременно был и опорой и спкцефиксатором. С помотыо наружного фиксатора удалось купировать воспаление и суставе (рис. 7).
Таким образом, стержень одновременно был и опорой и спкцефиксатором. С помотыо наружного фиксатора удалось купировать воспаление и суставе (рис. 7).
Рис, 7. Рентгенограмма кисти больного Ч.. 16 лет, с открытым повреждением сухожилия разгибателя, осложненным гнойным артритом межфалангоеого сустава
Лечение 3 тина повреждения
При третьем типе повреждения (13 пальцев) после выполнения ПХО раны осуществлялась трансартикуляркая фиксация дистального межфалан-гового сустава спицей, Некрытый сустав в большинстве случаях удалось закрыть местными тканями. Рана с дефектом кожи и сухожилия велась открыто и заживала вторичным натяжением. D 2 случаях применена сухожильная пластика и кожная пластика тыльным лоскутом на ножке с соседнего пальца (Муллин Р.И., 2004).
Лечение 4А типа повреждении
При 4Атиие повреждения (5 пальцев) после ус транения смещения эпифиза проводилась фиксация тыльной алюминиевой шиной {2 пальца), в 3 случаях предложенным нами Z-образным швом мягких тканей на тыле пальца, в связи с наличием раны на уровне сустава. Этот шов «работает» аналогично «стягивающей петле» при остеосшггезе, являясь «впеочагоным методом фиксации»,уменьшающим опасность инфекционных осложнении. Фиксация шиной и швом продолжалась влечение 4 недель.
Лечение 4В типа повреждения
С 4В типом повреждения за помощью обратились 27 пациентов (27 пальцев). В лечйннй данной группы пациентов применялись консервативные и
оперативные методы Пластиковые и алюминиевые шины, гипсовые повязки были применены при лечении 17 пальцев Трансартикулярная фиксацмя спицей — 3 В одном случае после открытой репозиции выполнена фиксация спицей, в одном — микровинтом диаметром 1,3 мм У 5 больных выполнена репозиция и фиксация блокирующей разгибание спицей Гнойное осложнение встретилось в одном случае (3,7 %) после открытой репозиции и фиксации спицей Фиксатор пришлось удалить, рана заживала вторичным натяжением
Лечение 4С типа повреждения
При 4С типе повреждения (11 пальцев) выполнены открытая репозиция, фиксация спицей (3), открытая репозиция, фиксация серкляжным швом (1), метод блокирующей разгибание спицы (4), иммобилизация с помощью шины (3) В двух случаях после операции наступила миграция фиксаторов, вторичное смещение Фиксаторы удалены, в одном из этих случаев выполнен артродез межфалангового сустава
Среди всех пациентов с истинным «mallet finger» серьезные осложнения встретились у 10 больных на 10 пальцах (4,05 %) краевой некроз кожи — 1, некроз кожи от пролежня — 1, дерматит — 1, остеомиелит фаланги — 1, нагноение мягких тканей в окружности спицы — 2, или наружного шва — 1, нагноение раны после открытого остеосинтеза — 1, миграция фиксаторов после остеосинтеза 4С типа перелома — 2 Лечение «pseudo mallet finger» Перелом основания дистальной фаланги
Мы наблюдали 7 пациентов с данной травмой В 6 случаях травмы были закрытыми, в одном случае повреждение было открытым (огнестрельным) Закрытая репозиция и фиксация шиной Брауна выполнены у 6 пациентов Больному с открытым ранением выполнена ПХО раны, удалено инородное тело, устранена грубая деформация Учитывая высокую опасность воспаления, не стали применять внутреннюю фиксацию, ограничились Z-образ-ным швом мягких тканей (по аналогии с лечением открытых 4А повреждений у детей)
Рубцы на пальцах.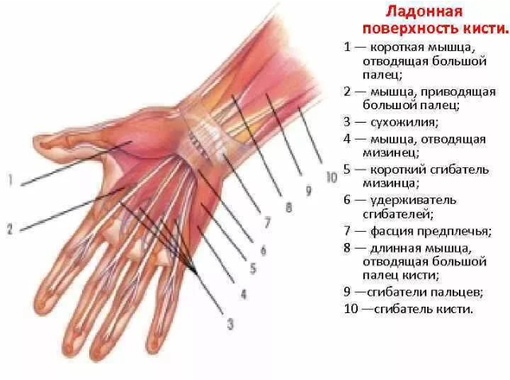 У 20 пациентов в возрасте от 14 до 43 лет «молотко-образная деформация» пальцев была вызвана рубцами, возникшими после термической или механической травмы
У 20 пациентов в возрасте от 14 до 43 лет «молотко-образная деформация» пальцев была вызвана рубцами, возникшими после термической или механической травмы
У двух пациентов с переломами средней фаланги после периода иммобилизации гипсовой шиной выявлено ограничение разгибания дистальной фаланги, в связи, с чем проводилось консервативное лечение — ЛФК, массаж, физиопроцедуры
Причинами рубцов у 2 пациентов были ожоги, у 16 пациентов — механическая травма Лечение рубцовой сгибательной контрактуры проводилось с помощью кожной пластики При небольшой деформации и доста-
точном запасе мягких тканей возможно применение кожной пластики местными тканями (Лимберг А А , 1956) Таких операций выполнено две При значительной деформации эффективной является свободная кожная пластика ромбовидным полнослойным лоскутом (Browne Е Z , 1993) Это оперативное вмешательство применено в лечении 7 пациентов При выраженной деформации, грубых рубцах, артрогенной контрактуре (6 больных) применялось постепенное устранение сгибания дистальной фаланги с помощью мини аппарата Илизарова После снятия аппарата в течение 2—3 месяцев использовались съемные шины Брауна для предупреждения рецидива деформации
Трем больным с выраженной изолированной сгибательной контрактурой дистального межфалангового сустава в первые месяцы после шва сухожилий сгибателей пальцев кисти проведено консервативное лечение с помощью упорной ЛФК, массажа, физиопроцедур, статических и динамических шин
Узлы па тыльной поверхности дистального межфалангового сустава. 6 пациентам (все женщины) в возрасте от 52 до 76 лет удалены мукоид-ные кисты Во всех случаях с помощью бора были удалены и костные выступы у основания кисты, что являлось профилактикой рецидива
Повреждения сухожилия длинного разгибателя большого пальца па уровне лучезапястпого сустава. По поводу данного повреждения у 23 пациентов на 24 пальцах выполнено оперативное вмешательство В одном случае произведена мостовидная сухожильная пластика с использованием петлевого шва Тсуге в нашей модификации В остальных 22 (23 пальца) случаях выполнялась транспозиция сухожилия собственного разгибателя указательного пальца (15 пальцев) или длинного лучевого разгибателя запястья (8 пальцев) в позицию длинного разгибателя большого пальца
Болезнь Нотта. Среди пациентов было 6 детей и 8 взрослых У детей операция выполнялась под наркозом, у взрослых под местной анестезией В большинстве случаев рассечение кольцевидной связки выполнялось из поперечного разреза у основания большого пальца Операции у детей выполнялись в возрасте от 1,5 до 3 лет У одного больного со стойкой деформацией операция проведена только в возрасте 8 лет Заболевание было выявлено в первые месяцы жизни Все последующие годы родители боялись операции и только через 8 лет приняли решение о необходимости хирургического устранения дефекта
Среди пациентов было 6 детей и 8 взрослых У детей операция выполнялась под наркозом, у взрослых под местной анестезией В большинстве случаев рассечение кольцевидной связки выполнялось из поперечного разреза у основания большого пальца Операции у детей выполнялись в возрасте от 1,5 до 3 лет У одного больного со стойкой деформацией операция проведена только в возрасте 8 лет Заболевание было выявлено в первые месяцы жизни Все последующие годы родители боялись операции и только через 8 лет приняли решение о необходимости хирургического устранения дефекта
Контрактура Дютоитрепа. Из 48 пациентов с контрактурой Дюпю-итрена, атипичная форма с изолированной сгибательной контрактурой дистального межфалангового сустава встретилась только в одном случае (2,08 %) Иссечение рубцового тяжа на пальце привело к устранению деформации
Результаты клинических исследований и их обсуждение
Результаты лечения в общей группе пациентов
Отдаленные результаты в сроки от 6 месяцев до 8 лет прослежены у 221 больного на 225 пальцах с истинным «mallet finger». С 1 типом повреждения было 139 больных (140 пальцев, 62,22 %), со 2 типом повреждения — 36 больных (38 пальцев, 16,89 %), с 3 типом повреждения — 9 больных (10 пальцев, 4,44 %), с 4А типом повреждения — 5 больных (5 пальцев, 2,22 %), с 4В типом повреждения — 24 больных (24 пальца, 16,67 %), с 4С типом — 8 больных (8 пальцев, 3,56 %)
Среди общего числа больных отличные результаты выявлены на 87 (38,67 %) пальцах, хорошие на 72 (32 %) пальцах, удовлетворительные на 33 (14,67 %) пальцах, плохие на 33 (14,67 %) пальцах Положительные результаты составили 85,33 % Средний балл в общей группе больных составил — 3,95
Проведен корреляционный анализ результатов лечения в зависимости от ряда факторов пол, возраст пациентов, характер травмы, локализация, вид поврежденного пальца, сроки обращения после травмы, степень выявленной деформации, переразгибание средней фаланги, вариант повреждения, метод лечения
Наибольшее влияние на результат лечения оказывали применяемые методы основного (г = 0,26) и восстановительного лечения (г = —0,31), возраст больных (г = -0,28), вид пальца (г = -0,14) Меньшее значение имели характер травмы (г = —0,04), вариант повреждения (г = 0,04), давность повреждения, локализация (г = 0,05), пол (г = 0,06)
Рассмотрим исходы лечения, учитывая приоритетность выше упомянутых факторов
Фактор — возраст Самые высокие результаты получены при лечении травм у детей С возрастом средний балл и процент положительных результатов уменьшаются Неожиданно, в группе пациентов старше 50 лет результаты лечения оказались несколько выше, чем в группе пациентов до 50 лет Уровень значимости составил р = 0,0001, что говорит о достоверности различий
Фактор — вид поврежденного пальца Лучшие результаты получены при лечении травм большого пальца, худшие на мизинце Одной из причин плохих исходов травм мизинца, являются выявленные анатомические особенности 5 пальца Невысокий средний балл оценки выявлен на втором пальце, что объясняется относительно частыми открытыми повреждениями указательного пальца 3 типа (4 пальца — 12,12 %), которые имеют самый неблагоприятный прогноз На большом пальце повреждений третьего типа не выявлено — (0 %), на среднем пальце три — (5,17 %), на безымянном два —
(3,33 %), на мизинце два — (3,28 %) Различия в результатах лечения оказались достоверными,/? = 0,0007
Фактор — степень деформации Степень деформации дистального меж-фалангового сустава или дефицит активного разгибания концевой фаланги у наших пациентов варьировал от 5 до 65° Медиана оказалась равной 34,5° В связи с этим, пациенты были распределены на 2 группы в зависимости от величины деформации-до 35° и более 35° Разница в результатах лечения в обеих группах больных недостоверная, уровень значимостир = 0,549403
Фактор — деформация в виде «лебединой шеи» Наличие деформации в виде «лебединой шеи» существенного влияния не результат не имела Разница в результатах бальных оценок недостоверная,р = 0,410795
Фактор — правая и левая кисть Судя по среднему баллу, результаты лечения травм левой кисти несколько выше Однако уровень значимости р = 0,67 Различия недостоверны
Фактор — пол Судя по количеству положительных результатов и среднему баллу, результаты лечения у женщин несколько выше, чем у мужчин Уровень значимости составил р = 0,42, что говорит о недостоверности различий Также следует отметить, что среди женщин не было тяжелых открытых повреждений 3 типа, а среди мужчин их было 10 (6,9 %)
Фактор — давность повреждения Относительно высокие показатели в группе застарелых повреждений связаны с тем, что при позднем обращении (6-8 недель после травмы) больным проводилось достаточно эффективное оперативное лечение При отказе немногочисленных больных от операции проводилось консервативное лечение с помощью шин, которое в поздних сроках менее эффективно Уровень значимости составил р = 0,32, что говорит о недостоверности различий
Фактор — характер травмы (открытая или закрытая) Достоверных различий в результатах не выявлено Уровень значимости р = 0,53
Результаты лечения различных вариантов повреждений Результаты лечения 1 типа повреждений
Среди пациентов с 1 типом повреждения (140 пальцев) результаты лечения распределились следующим образом отлично — 59 (42,14 %) пальцев, хорошо — 41 (29,29 %) палец, удовлетворительно — 17 (12,14 %) пальцев, плохо — 23 (16,43 %) пальца Средний балл составил — 3,95 Плохие результаты выявлены у больной с пролежнем кожи (тыльная шина с пело-том), у больной с нагноением мягких тканей в окружности спицы, у больного с остеомиелитом фаланги после трансартикулярной фиксации спицей В результате воспаления мягких тканей в окружности лигатуры после наружного шва у одного пациента, лигатуру пришлось удалить раньше времени,
что привело к плохому результату Шов сухожилия в свежем случае с последующей иммобилизацией гипсовой повязкой также привел к плохому результату Гипсовые повязки оказались неэффективными в 7 случаях Применение шин оказалось неэффективным в 11 случаях. Итак, гнойные осложнения наблюдались у 4 больных после инвазивных методов лечения и шины с пелотом Из 18 пациентов, которых лечили с помощью различных шин и повязок (без пелотанатыле пальца), в 16 случаях плохие результаты были обусловлены либо несовершенной, либо непродолжительной (менее 6 недель) иммобилизацией Если не учитывать этих пациентов, то положительные результаты составили бы 94,35 % 9 пациентов из 22 с плохим результатом согласились на предложенное оперативное вмешательство На 7 пальцах выполнено насбаривание сухожильного регенерата, на 2 пальцах произведен тенодермодез
Итак, гнойные осложнения наблюдались у 4 больных после инвазивных методов лечения и шины с пелотом Из 18 пациентов, которых лечили с помощью различных шин и повязок (без пелотанатыле пальца), в 16 случаях плохие результаты были обусловлены либо несовершенной, либо непродолжительной (менее 6 недель) иммобилизацией Если не учитывать этих пациентов, то положительные результаты составили бы 94,35 % 9 пациентов из 22 с плохим результатом согласились на предложенное оперативное вмешательство На 7 пальцах выполнено насбаривание сухожильного регенерата, на 2 пальцах произведен тенодермодез
Результаты лечения 2 типа повреждений
Отдаленные результаты 2 типа повреждений прослежены на 38 пальцах у 36 больных Плохие результаты наблюдались у двух больных на 4 пальцах после П-образного шва сухожилия и иммобилизации гипсовой шиной в течение 6 недель В связи с рецидивом деформации спустя 4 месяца одному из больных выполнена операция насбаривание сухожильного регенерата на 3 пальцах с хорошим результатом У 4 пациентов с инфицированными ранами двухэтапное лечение позволила получить хорошие (2), отличный (1) и удовлетворительный (1) результаты Еще одного пациента, поступившего с гнойным воспалением в ране, лечили аппаратом внешней фиксации Получен хороший результат Применение адаптирующих сухожильных швов, модифицированного петлевого шва, предложенного удаляемого шва с одновременной трансартикулярной фиксацией дистального межфалангового сустава спицей во всех случаях позволило получить положительные результаты На уровне дистального межфалангового сустава сухожилие очень тонкое, наложение прочного сухожильного шва трудновыполнимо Поэтому при лечении 2 типа повреждений после наложения сухожильного шва необходима дополнительная трансартикулярная фиксация спицей Вероятно поэтому, у больных, которым после сухожильного шва применялась только иммобилизация гипсовой шиной, возник рецидив деформации
Результаты лечения 3 типа повреждений
Результаты лечения 3 типа повреждения прослежены на 10 пальцах В основном получены удовлетворительные и плохие результаты У двух больных (3 пальца) с 3 типом повреждения после ПХО и фиксации дистального межфалангового сустава спицей раны зажили вторичным натяжением, од-
нако на двух пальцах рецидив деформации оказался более 25° От восстановительной операции пациенты отказались Еще у одного пациента после аналогичного лечения на тыле дистального межфалангового сустава образовался прочный рубец, деформация устранена, но результат оценен как удовлетворительный, в связи со значительным ограничением сгибания дисталь-ной фаланги В трех случаях удалось восстановить сухожилие швом, несмотря на частичный дефект В этих случаях получены удовлетворительные результаты Хороший результат выявлен у пациента, которому значительный дефект кожи восполнен тыльным лоскутом на ножке с соседнего пальца с одновременной пластикой сухожилия разгибателя
Результаты лечения 4А типа повреждений
У всех 5 детей с 4А типом повреждения получены отличные результаты В двух случаях это были закрытые повреждения, по поводу которых выполнялась закрытая репозиция с последующей фиксацией шиной В трех случаях открытых повреждений эффективным оказался метод лечения с помощью Z-образного шва мягких тканей на тыле пальца При наличии ран возможно и внутреннее шинирование тонкой спицей 0,9 мм в диаметре (Ganayem М , Edelson G , 2005) Однако фиксация спицей, проведенной через эпифиз нежелательна в таких случаях из-за возможной дополнительной травмы зоны роста Предложенный Z-образный шов мягких тканей на тыле пальца у наших пациентов стал альтернативой для фиксации межфалангового сустава спицей
Результаты лечения 4В типа повреждений
Среди пациентов с 4В типом повреждения (24 пальца) отдаленные результаты были следующими отлично — 5 (20,83 %), хорошо — 15 (62,50 %), удовлетворительно — 3 (12,50 %), плохо — 1 (4,17 %) Средний балл составил — 4,00 Плохой результат оказался у пациента после открытого остео-синтеза спицей, осложнившегося нагноением раны В остальных случаях оперативное лечение оказалось эффективным Положительные результаты получены и после консервативного лечения шинами и гипсовыми повязками, несмотря на то, что не во всех случаях была достигнута полная анатомическая репозиция перелома
Результаты лечения 4С типа повреждений
Из 11 пролеченных пациентов отдаленные результаты прослежены у 8 В двух случаях из четырех после открытой репозиции и остеосинтеза спицами или серкляжным швом констатирован плохой результат, в связи с миграцией фиксаторов Одному из этих пациентов выполнен артродез дистального межфалангового сустава Рекомендуемый угол фиксации сустава при этой операции -0o (íshizuki М , Ozawa Н, 2002), 0-20° (Brockman R, Weiland A J , 1993)
Для создания артродеза в положении 10 градусов выполнена предложенная нами операция с применением алюминиевого шаблона В остальных двух случаях результат был хорошим Наиболее эффективным оказался метод закрытой репозиции с применением блокирующей разгибание спицей отлично — 2, хорошо — 1 Удовлетворительный результат получен в одном случае после консервативного лечения шиной
В таблице 1 представлены результаты лечения всех 6 вариантов «mallet finger»
Таблица 1
Результаты лечения 6 типов повреждений (п-количество пальцев)
Тип повреждения Отлично Хорошо Удовл Плохо Средний балл
1 (л = 140) 59(42,14%) 41 (29,29 %) 17(12,14%) 23 (16,43 %) 3,97
2 (л = 38) 16 (42,11 %) 12(31,58%) 6(15,79%) 4 (10,53 %) 4,05
3 (л = 10) 0 1 6 3 2,8
4А (п = 5) 5 0 0 0 5
4В (л = 24) 5 (20,83 %) 15(62,5%) 3 (12,5 %) 1 (4,17 %) 4,00
4С (л = 8) 2 3 1 2 3,63
Лучшие результаты отмечены у детей с 4А типом повреждений, худшие у пациентов с открытыми повреждениями с дефектом мягких тканей (тип 3) Различия достоверны, уровень значимости составил р = 0,0015
Таким образом, исходы травм типа «mallet fingen) существенно зависят от вариантов повреждения и способов лечения Оказание помощи больным с различными типами данного повреждения должно быть дифференцированным.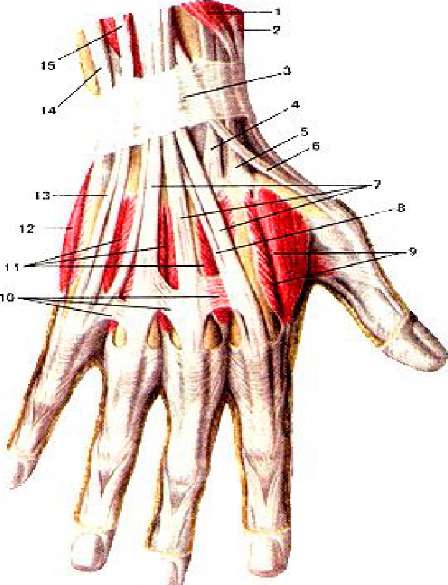 1 дня (Неттов ГГ, Сафин РД , 2000), 10 дней (Бойчев Б и соавт, 1971, Гришин И Г и соавт, 1985, Диваков M Г, 1994), 2 недели (Miura Т et al, 1986), 15 дней (Рахматуллаев Ш О и соавт, 2006), 3 недели (Robb WAT, 1959), 2 месяца (Levante S et al, 2003)
1 дня (Неттов ГГ, Сафин РД , 2000), 10 дней (Бойчев Б и соавт, 1971, Гришин И Г и соавт, 1985, Диваков M Г, 1994), 2 недели (Miura Т et al, 1986), 15 дней (Рахматуллаев Ш О и соавт, 2006), 3 недели (Robb WAT, 1959), 2 месяца (Levante S et al, 2003)
В связи с этим, нами проведен анализ результатов лечения 87 пациентов с 1 типом повреждения, которых лечили с помощью металлических и пластиковых шин По времени обращения все больные были распределены на 3 группы В первую группу вошли пациенты, которые обратились за помощью в первые 4 дня после травмы (фаза воспаления по J W Strickland, 1995),
во вторую группу вошли больные с давностью повреждения 5-28 дней (фиб-ропластическая фаза), в третью группу вошли пациенты, с давностью травмы позже 28 дней (фаза ремоделирования сухожильного регенерата)
В первой группе оказалось 49 пациентов (49 пальцев), во второй — 31 больной (31 палец), в третьей группе — 7 больных (7 пальцев) В первой группе мужчин было 29 (55,1 %) женщин — 22 (44,9 %), во второй группе мужчин было 17 (54,84 %), женщин — 14 (45,16 %), в третьей группе мужчин было 3, женщин-4 Средний возраст больных в первой группе составил 35,37 ± 16,85 лет, во второй — 45,94 ± 10,61 лет, в третьей — 42,43 ± 4,24 года Положительные результаты в первой группе составили 97,96 %, средний балл -4,35 Положительные результаты во второй группе составили 83,87 %, средний балл — 4,03 Средний балл в третьей группе составил — 3,57
Судя по среднему баллу и количеству положительных исходов травм в разных группах больных, можно сделать вывод, что чем раньше начато лечение, тем лучше результат Третья группа пациентов оказалась самой немногочисленной — 7 человек Поэтому трудно сделать окончательный вывод об эффективности позднего лечения после 28 дней Интересен тот факт, что 3 отличных результата наблюдались у больных, обратившихся за помощью через 30-35 дней после травмы Через 42 дня получен удовлетворительный результат Через 2 месяца в одном случае выявлен удовлетворительный результат и в двух случаях — плохой
При анализе результатов лечения у пациентов, обратившихся за помощью в первые 6 недель после травмы (84), отличные результаты получены в 42 (50 %) случаях, хорошие в 26 (30,95 %), удовлетворительные в 10 (11,9 %), плохие в 6 (7,14 %) Общий процент положительных результатов составил -92,86 Средний балл — 4,24
Учитывая полученные результаты и данные литературы, можно предположить, что критический срок после травмы, когда еще может быть высоко эффективным консервативное лечение «mallet finger» — 6 недель Согласно представлениям J W Strickland (1995), биологический процесс сращения поврежденного сухожилия имеет строгую стадийность Через 2 недели после восстановления сухожилия коллагеновые волокна на уровне сухожильного регенерата еще имеют перпендикулярное длинной оси сухожилия направление, через 4 недели начинают ориентироваться продольно, а через 8 недель уже имеют четкое продольное расположение и достаточную зрелость Аналогичные процессы протекают, по-видимому, и при обсуждаемой закрытой травме типа «mallet finger» И если поврежденное сухожилие разгибателя пальца кисти срослось к этому сроку (8 недель) достаточно прочно (но с удлинением), то трудно что-либо изменить без открытого вмешательства на зрелом регенерате У трех наших пациентов, обратившихся за помощью спустя 2 месяца, в двух случаях выявлен плохой результат и только в
одном удовлетворительный В то же время достаточно высокий процент положительных результатов получен у пациентов, обратившихся за помощью в первые 6 недель после травмы — 92,86
Таким образом, консервативное лечение закрытых повреждений сухожилий разгибателей пальцев кисти на уровне дистального межфалангового сустава высоко эффективно в первые 6 недель после травмы Позже этого срока лечение должно быть более агрессивным Однако если пациент при позднем обращении отказывается от операции, следует предложить консервативный метод В ряде случаев и в этот период можно добиться положительных результатов
Эффективность предлагаемого протокола восстановительного лечения
Чтобы определить значение предлагаемого протокола восстановительного лечения травм типа «mallet finger», проведен анализ результатов лечения 61 больного с 1 вариантом повреждения в сроки от 6 месяцев до 3 лет после травмы
Фиксация дистального межфалангового сустава осуществлялась алюминиевыми и пластиковыми шинами в течение 6—8 недель Все пациенты были разделены на 2 группы основная группа, в лечении которой после периода постоянной иммобилизации применялось «отучение от шины» и группа сравнения, в лечении которой после снятия постоянной шины использовалась фиксация поврежденного пальца только в ночное время
В первую группу (основную) вошли 26 пациентов 11 мужчин, 15 женщин в возрасте от 15 до 60 лет Средний возраст составил 41,35 ± 12,94 год Правая кисть была повреждена у 18 больных, левая — у 8 Указательный палец был поврежден в 4 случаях, средний — в 10, безымянный — в 5, мизинец- в 7. Дефицит разгибания в дистальном межфаланговом суставе в среднем составил — 37,7 ± 11,02° Лечение больных было начато в среднем спустя 7,54 ± 7,47 дней после травмы
Дефицит разгибания в дистальном межфаланговом суставе в среднем составил — 37,7 ± 11,02° Лечение больных было начато в среднем спустя 7,54 ± 7,47 дней после травмы
Во второй группе (группа сравнения) было 35 пациентов 21 мужчина, 14 женщин в возрасте от 13 до 66 лет Средний возраст составил 38,31 ± 14,89 лет В 19 случаях повреждение наблюдалось на правой кисти, в 16 случаях — на левой Большой палец был поврежден у 2-х больных, указательный — у 9, средний — у 7, безымянный — у 5, мизинец — у 12 Дефицит разгибания дистальной фаланги в среднем составил 31,23 ± 9,78° Консервативное лечение больных в группе сравнения начато в среднем через 4,6 ± 7,62 дня
После прекращения постоянной иммобилизации больных первой группы (основная) (п = 26) «отучали от шины» последовательно и постепенно,
согласно протоколу, который был оформлен в виде памятки и предлагался каждому пациенту
Больным второй группы (группа сравнения) (п= 35) после прекращения постоянной иммобилизации рекомендовали пользоваться шиной в ночное время в течение 2 недель
В основной группе пациентов отличные результаты выявлены у 17 (65,38 %) больных, хорошие — у 8 (30,77 %), удовлетворительный — у одного (3,85 %)
В группе сравнения отличные результаты достигнуты в 17 (48,57 %) случаях, хорошие — в 9 (25,71 %), удовлетворительные — в 7 (20 %), плохие — в 2(5,71 %)
Средний балл в основной группе пациентов составил 4,62, в группе сравнения — 3,68 Уровень значимостир = 0,027709
Таким образом, предлагаемый протокол «отучения от шины» улучшает результаты лечения повреждений типа «mallet finger».
Оперативное или консервативное лечение
Анализ результатов консервативного н оперативного лечения 1 типа повреждении
В настоящее время среди хирургов сохраняются сторонники оперативного метода лечения 1 типа повреждений и сторонники консервативного метода В связи с этим проведен анализ результатов лечения 1 типа повреждений с применением закрытых (1 группа, п = 99) и открытых (ин-вазивных) методов (2 группа, п = 41) В последнюю группу вошли пациенты, в лечении которых применялись — трансартикулярная фиксация ди-стального межфалангового сустава спицей (15), шов сухожилия + гипсовая повязка (1), шов мягких тканей на тыле пальца (2) операция насбари-вание сухожильного регенерата (10), операция тенодермодез (13) Количество положительных результатов оказалось большим во второй группе пациентов, после оперативного лечения (91,24 % против 81,81 %) В этой группе и более высокий средний балл (4,1 против 3,92) Однако уровень значимости —р — 0,108730, что говорит о недостоверности различий Консервативное лечение оказалось более безопасным по уровню осложнений — 2 (2,02%), чем оперативное — 5 (12,2%) В первой группе больных в одном случае наблюдался некроз кожи на тыле пальца от давления пелотом, во втором случае развился дерматит на фоне мацерации под пластиковой шиной Последнее осложнение потребовало участие в лечении врача дерматолога На время лечения кожных высыпаний была применена окончатая ладонная шина Дерматит был купирован, и в конечном
итоге результат оказался отличным Во второй группе наблюдалось 5 осложнений Краевой некроз кожи возник после операции насбаривания сухожильного регенерата Рана зажила вторичным натяжением, конечный результат оказался удовлетворительным В двух случаях в связи с нагноением мягких тканей в окружности спиц, последние были удалены раньше срока В одном из этих случаев результат оказался плохим, во втором случае удовлетворительным В связи с нагноением в области лигатуры при тыльном шве мягких тканей также пришлось удалить лигатуру раньше времени, результат оказался плохим Остеомиелит дистальной фаланги после трансартикулярной фиксации спицей стал причиной плохого результата еще в одном случае Таким образом, консервативное и оперативное лечение 1 типа повреждений близки по эффективности, но консервативный метод более безопасный по уровню осложнений
Анализ результатов консервативного и оперативного лечения
4В типа повреждений
Рекомендации по лечению повреждений 4В типа остаются противоречивыми. Поэтому мы решили проанализировать исходы травм после консервативных и оперативных методов лечения В связи с этим 24 пациента были разделены на 2 группы В первую группу вошли 15 пациентов, в лечении которых применялись гипсовая повязка — 3, пластиковые и алюминиевые шины — 12 Во вторую группу включены 9 пациентов, в лечении которых применялись инвазивные методы трансартикулярная фиксация спицей — 3, метод блокирующей разгибание спицей — 5, открытая репозиция с фиксацией спицами — 1 Несмотря на то, что в 1 группе средний балл выше, чем во второй группе (4,07 против 3,89), уровень значимости для результатов лечения данных групп составилр = 0,742945 Это значит, что достоверных различий в исходах лечения в обеих группах нет И консервативный, и оперативный методы лечения у наших пациентов оказались одинаково эффективными Однако консервативный метод является более простым, доступным и безопасным С помощью консервативного метода лечения далеко не всегда удается достичь полного устранения смещения костного фрагмента Но даже при неполной репозиции перелома при 4В типе повреждения, в отдаленном периоде в большинстве случаев отмечается удовлетворительная функция пальца Правда, пациента следует предупредить о возможности образования небольшого выступа на тыле дистального межфалангового сустава Для многих людей этот небольшой косметический дефект не имеет существенного значения Альтернативой может быть метод закрытой репозиция с блокирующей разгибание спицей (Hofmeister EP et al, 2003), который мы применили у 5 больных с хорошим (4) и отличным (1) результатами
Поэтому мы решили проанализировать исходы травм после консервативных и оперативных методов лечения В связи с этим 24 пациента были разделены на 2 группы В первую группу вошли 15 пациентов, в лечении которых применялись гипсовая повязка — 3, пластиковые и алюминиевые шины — 12 Во вторую группу включены 9 пациентов, в лечении которых применялись инвазивные методы трансартикулярная фиксация спицей — 3, метод блокирующей разгибание спицей — 5, открытая репозиция с фиксацией спицами — 1 Несмотря на то, что в 1 группе средний балл выше, чем во второй группе (4,07 против 3,89), уровень значимости для результатов лечения данных групп составилр = 0,742945 Это значит, что достоверных различий в исходах лечения в обеих группах нет И консервативный, и оперативный методы лечения у наших пациентов оказались одинаково эффективными Однако консервативный метод является более простым, доступным и безопасным С помощью консервативного метода лечения далеко не всегда удается достичь полного устранения смещения костного фрагмента Но даже при неполной репозиции перелома при 4В типе повреждения, в отдаленном периоде в большинстве случаев отмечается удовлетворительная функция пальца Правда, пациента следует предупредить о возможности образования небольшого выступа на тыле дистального межфалангового сустава Для многих людей этот небольшой косметический дефект не имеет существенного значения Альтернативой может быть метод закрытой репозиция с блокирующей разгибание спицей (Hofmeister EP et al, 2003), который мы применили у 5 больных с хорошим (4) и отличным (1) результатами
Значение способа иммобилизации
Наиболее часто при лечении повреждений 1 типа использовались тыльные шины Брауна (1 группа больных, п = 38) и ладонные вогнутые безпод-кладочные алюминиевые шины (2 группа больных, п = 32) Проведен сравнительный анализ эффективности применения данных фиксаторов в соответствующих группах Судя по среднему баллу (4,16 против 3,84) и количеству положительных результатов (89,47 % против 87,5 %), тыльная шина Брауна имеет преимущество Однако уровень значимости оказался равным р = 0,213578 Остальные способы фиксации применялись нечасто Гипсовые шины в 7 из 8 случаев оказались неэффективными Лишь в одном случае выявлен удовлетворительный результат Применение модифицированной гипсовой повязки позволило получить в одном случае хороший и в одном случае отличный результат Деревянная, сделанная из подручных средств, короткая ладонная шина оказалась неэффективной — только плохие результаты (3) Тыльная шина с пелотом вызвала некроз кожи на тыле пальца Один хороший и один отличный результат получены при использовании шины Stack Ладонная удлиненная шина Браун была весьма полезной в лечении 6 больных — 6 отличных результатов Достаточно эффективной оказалась и предложенная нами Т-образная шина из термопластика — из 7 случаев (отлично — 6, хорошо — 1)
Результат лечения травм мизинца
Травмы мизинца в общей статистике по частоте занимают первое место (27,11 %), а по результатам — самый невысокий балл (3,95) Одной из причин неудовлетворительных результатов являются выявленные анатомические особенности, которые не учитываются при использовании традиционных коротких шин и повязок Применение удлиненных шин с учетом относительных размеров фаланг пальцев, улучшает исходы лечения Проведен анализ результатов лечения закрытых повреждений мизинца с помощью тыльных или удлиненных шин (1 группа, п= 19) и с помощью коротких ладонных шин (2 группа, п = 14) Количество положительных результатов в первой группе превышает таковые во второй группе (17 против 8) Средний балл в первой группе также оказался выше (4,05 против 2,93) Уровень значимости р — 0,001946
Оптимальный шов сухожилия разгибателя в зоне 1
При лечении открытых повреждений перед хирургом встает вопрос, каким швом восстанавливать поврежденное сухожилие разгибателя пальца на уровне дистального межфалангового сустава Швы типа Ланге с одновременным применением гипсовой повязки во всех случаях оказались неудачными Проведен сравнительный анализ трех видов швов с одновременной
трансартикулярной фиксацией межфалангового сустава модифицированный шов Тсуге (п = 6), адаптирующий шов (п = 14), модифицированный удаляемый шов (п = 9) Средняя балльная оценка, количество хороших и отличных результатов во всех группах оказались весьма похожими При сравнении балльных оценок в различных группах уровень значимости оказался р = 0,9514. Из этого следует, что достоверных различий не выявлено, и техника всех сравниваемых швов одинаково эффективна Но для выполнения модифицированного нами шва Тсуге необходимо, чтобы культя сухожилия была достаточно длинной (4 мм) Если культя совсем короткая, то невыполним и адаптирующий шов В этом отношении предложенный нами модифицированный удаляемый шов является практически универсальным, применимым во всех случаях повреждений 2 типа и при достаточной длине культи сухожилия, и при ранении непосредственно у места прикрепления сухожилия к тыльному краю ногтевой фаланги
Из этого следует, что достоверных различий не выявлено, и техника всех сравниваемых швов одинаково эффективна Но для выполнения модифицированного нами шва Тсуге необходимо, чтобы культя сухожилия была достаточно длинной (4 мм) Если культя совсем короткая, то невыполним и адаптирующий шов В этом отношении предложенный нами модифицированный удаляемый шов является практически универсальным, применимым во всех случаях повреждений 2 типа и при достаточной длине культи сухожилия, и при ранении непосредственно у места прикрепления сухожилия к тыльному краю ногтевой фаланги
Оперативное лечение застарелых повреждений
22 пациента (22 пальца) с 1 типом повреждения обратились за помощью в сроки от 1,5 до 4 месяцев со дня травмы Еще 10 пациентов (12 пальцев) согласились на операцию после неудачного консервативного и оперативного лечения 1 и 2 типов повреждений (1,5-4 месяца после травмы) Таким образом, в общей сложности на 34 пальцах выполнены операции по поводу застарелых повреждений «mallet finger»
Наиболее популярной операцией, применяемой хирургами в России и странах СНГ по поводу данной патологии, является насбаривание сухожильного регенерата (Неттов Г Г, Сафин Р Д , 2000, Рахматуллаев Ш О и соавт, 2006) В странах дальнего зарубежья чаще всего применяют операцию тенодермодез (Bohler J. et al , 2003, Sorene E , Goodwin D , 2004, Sadan A Y et al, 2004)
Проведен анализ результатов лечения с применением этих двух операций. Тенодермодез выполнен на 15 пальцах (1 группа), насбаривание сухожильного регенерата на 19 пальцах (2 группа) В обеих группах больных по среднему баллу (4,33; 4,32) и по количеству отличных и хороших исходов (13 из 15, 17 из 19) полученные результаты мало отличаются друг от друга Уровень значимости р = 0,969393 У всех больных функция пальца после операции значительно улучшилась Однако операция тенодермодез оказалась более простой и доступной в освоении Хирургический доступ при этой операции не требует отслоения кожного лоскута от подлежащих тканей, обнажения сухожилия на значительном протяжении, что необходимо выполнить во время операции насбаривание сухожильного регенерата Последняя операция в сравнении с тенодермодезом более травматична Вероятно, поэтому во второй группе (насбаривание) встретилось одно осложнение — кра-
евой некроз кожи Рана заживала вторичным натяжением, конечный результат оказался удовлетворительным
Таким образом, операции тенодермодез и насбаривание сухожильного регенерата одинаково эффективны при лечении застарелых повреждений сухожилий разгибателей пальцев кисти на уровне дистального межфалан-гового сустава При этом операция тенодермодез более доступна в освоении, более проста и безопасна
Результаты лечения «pseudo mallet finger»
При переломах основания дистальной фаланги «молоткообразная деформация» устранена у всех 7 пациентов Движения в ДМФС восстановлены, за исключением больного с огнестрельным переломом
У 17 из 20 пациента с деформацией ДМФС в результате рубцов после термической или механической травмы форма и движения в дистальном меж-фаланговом суставе восстановлены
У 2 больных со сросшимся переломом средней фаланги и вовлечением в костную мозоль сухожилия разгибателя консервативное лечение оказалось неэффективным Остался дефицит разгибания дистальной фаланги в 15— 20° От операции оба пациента отказались Еще у одного больного возник рецидив деформации после снятия миниаппарата Илизарова и отказа от использования шины
В сроки до 5 лет прослежены результаты оперативного лечения мукоид-ных кист на фоне ДОА дистального межфалангового сустава у всех 6 пациентов Удаление кисты, вместе с костными выступами у ее основания, оказалось эффективным Ни у одной пациентки новых кист на оперированных пальцах не возникло
Результаты лечения подкожных разрывов сухожилия длинного разгибателя большого пальца на уровне лучезапяспгого сустава оценивали в сроки от 6 месяцев до 5 лет, прослежены на 21 пальце (20 больных) У больного после мостовидной пластики получен хороший результат (ТАМ — 115°) На остальных 20 пальцах после транспозиции сухожилий отличный результат был выявлен на 13, хороший на 7 пальцах
Отдаленные результаты оперативного лечения стенозирующего лигамен-тита кольцевидной связки большого пальца прослежены у всех 14 пациентов в сроки от 2 до 4 лет. Рецидивов заболевания не выявлено У ребенка 8 лет, несмотря на позднее лечение, получено полное устранение деформации, вопреки утверждению J М Dinham (1974) о сомнительном прогнозе в отношении полного восстановления движений у детей, оперированных позже 3 летнего возраста
Рецидивов заболевания не выявлено У ребенка 8 лет, несмотря на позднее лечение, получено полное устранение деформации, вопреки утверждению J М Dinham (1974) о сомнительном прогнозе в отношении полного восстановления движений у детей, оперированных позже 3 летнего возраста
Пациент с атипичной формой контрактуры Дюпюитрена осмотрен через год после операции Рецидива деформации не выявлено
Таким образом, анализ результатов лечения повреждений дистальных отделов пальцев кисти, приводящих к молоткообразной деформации, выявил следующее
х результаты лечения в общей группе пациентов мало зависели от пола, стороны повреждения, открытой или закрытой травмы, сроков обращения больных (в пределах 6 недель), степени деформации межфалангового сустава, наличия или отсутствия деформации проксимального межфалангового сустава,
х результаты лечения в общей группе пациентов существенно зависели от возраста больных (р = 0,0001), самые высокие результаты наблюдались у детей, худшие — в возрастной категории 41—50 лет,
х результаты лечения в общей группе пациентов зависели от вида пальца, наиболее благоприятными были повреждения большого пальца, неблагоприятными — травмы мизинца (р = 0,0007),
х результаты лечения зависели от вариантов повреждения, лучшие результаты получены при лечении 4А типа, худшие при лечении 3 типа повреждений (р = 0,0015),
х у больных с 1 типом повреждений применение протокола восстановительного лечения («отучение» от шины) достоверно улучшало исходы травм (р = 0,027709), шина Брауна оказалась эффективнее ладонной вогнутой алюминиевой шины только по среднему баллу оценки, применение удлиненных шин при лечении травм мизинца было более эффективным по сравнению с короткими шинами (р = 0,001946),
х оперативные и консервативные методы лечения 1 и 4В типов повреждений оказались одинаково эффективными (р = 0,108730,р = 0,742945, соответственно),
х при застарелых травмах 1-2 типов обе операции и насбаривание сухожильного регенерата, и тенодермодез продемонстрировали одинаковую эффективность (р — 0,969393), однако последняя операция оказалась более простой, доступной и безопасной,
х при 2-м типе повреждения все три сравниваемые техники шва были одинаково эффективными (р = 0,9514), но предлагаемый удаляемый шов оказался наиболее универсальным,
х в результате дифференцированного лечения повреждений типа «mallet finger» с учетом вариантов травмы, особенностей кровоснабжения, анатомических особенностей пальцев кисти в 85,33 % случаев удалось получить положительные результаты Лечение «pseudo mallet finger» было успешным в 95,66 % случаев
С учетом полученных результатов нами разработан алгоритм лечения различных вариантов истинного «mallet finger» (рис. 8)
8)
м
А L L Е Т
F I
N G Е R
Тип 4В
Тип 4С
Тип 1
Тип 3
Тип 4А
Тип 2
— короткая шина
— удлиненная шина при травмах мизинца
— фиксация спицей (в избирательных случаях)
— тенодермодез в застарелых случаях
— универсальный удаляемый шов
— модифицированный шов Тсуге, адаптирующий шов (при достаточной длине культи сухожилия)
— двухэтапное лечение при несвежих ранах
— пластика местными тканями при небольших дефектах
— пластика сухожилия, пластика кожи тыльным лоскутом на ножке с соседнего пальца
— артродез
-тенодермадез в застарелых случаях
— короткая шина
— удлиненная шина при травмах мизинца
— ¿-образный шов мягких тканей на тыле пальца (при наличии раны)
— короткая шина
— удлиненная шина при травмах мизинца
— метод блокирующей разгибание спицы или открытый остеосинтез (в избирательных случаях)
— метод блокирующей разгибание спицы или открытый остеосинтез
— при отказе от операции — короткая шина или удлиненная шина при травмах мизинца
Рис 8 Выбор метода лечения различных вариантов повреждений типа «mallet finger»
При «pseudo mallet finger» лечение проводится в соответствии с причиной, вызвавшей «молоткообразную деформацию», поэтому должно быть более специфическим
ВЫВОДЫ
1. У 73,33 % людей пальцы кисти имеют отклонение в сторону 3 и 4 лучей Сгибание средней фаланги не оказывает существенного влияния на контакт поврежденных концов сухожилия разгибателя пальца Относительные размеры средней фаланги мизинца существенно отличаются от таковых на других трехфаланговых пальцах
2. Основное количество кровеносных сосудов расположено в ладонной части сухожилия разгибателя пальца кисти Тыльная часть сухожилия является относительно гиповаскулярной На уровне дистального межфаланго-вого сустава и более проксимальных отделов пальца кровеносных сосудов меньше, чем на уровне кисти и предплечье
3.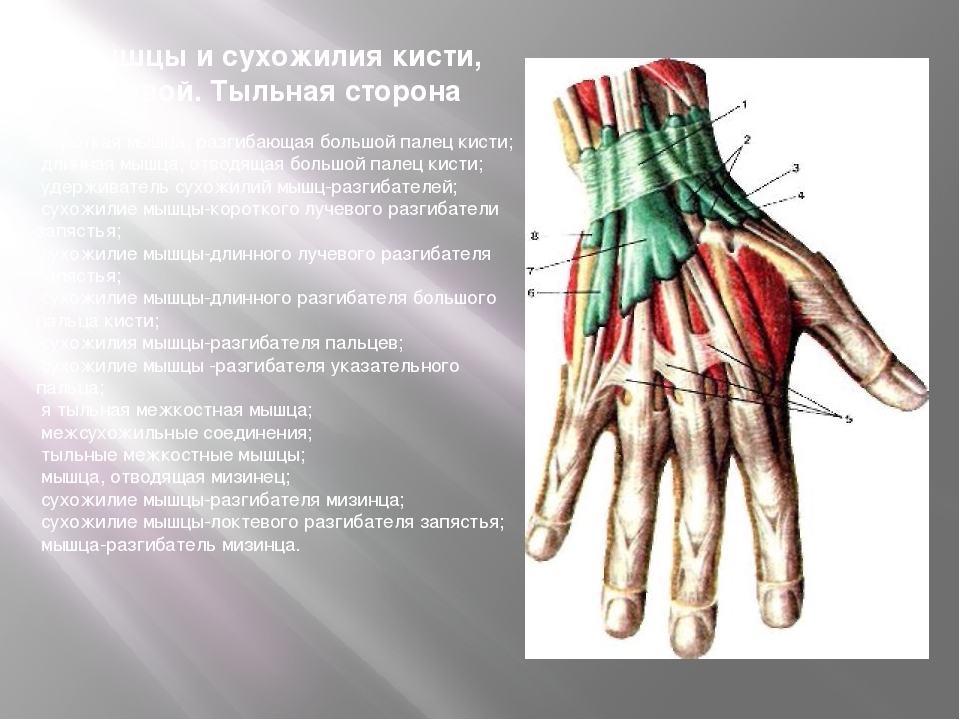 Выявленные анатомические особенности пальцев кисти объясняют редкость повреждения большого пальца, трудности в лечении травм мизинца, трудности в использовании фабричной шины Stack, обосновывают отказ от иммобилизации ПМФС, помогают в создании новых способов фиксации
Выявленные анатомические особенности пальцев кисти объясняют редкость повреждения большого пальца, трудности в лечении травм мизинца, трудности в использовании фабричной шины Stack, обосновывают отказ от иммобилизации ПМФС, помогают в создании новых способов фиксации
4. Предлагаемые ладонная вогнутая алюминиевая и Т-образная пластиковая шины, изготовленные индивидуально для каждого пациента в соответствии с выявленными анатомическими особенностями пальцев кисти, позволяют эффективно проводить консервативное лечение закрытых повреждений типа «mallet finger»
5. Сухожилия разгибателей пальцев кисти на уровне дисталыюго меж-фалангового сустава тонкие и плоские Дистальная культя при травмах короткая либо вовсе отсутствует Предлагаемые петлевые погружной и удаляемый сухожильные швы, проведенные в тыльной (малососудистой) зоне с дополнительной фиксацией дистального межфалангового сустава спицей, учитывают форму, размеры, строение сухожилия и особенности внутри-ствольного кровоснабжения
6. Исходы «mallet finger» зависят от варианта травмы и способа лечения Факторами, влияющими на результаты лечения, также являются — давность травмы (после 6 недель), возраст пациентов, вид поврежденного пальца, способ ведения восстановительного периода Пол больного, степень первичной деформации, наличие сопутствующей деформации по типу «лебединой шеи» существенного значения в отношении исхода травмы не имеют
7. Учитывая «бедное» кровоснабжение разгибателя в зоне 1, эффективность как «раннего», так и «позднего» (до 6 недель) лечения, консервативные методы в большинстве случаев являются оптимальными Критическим сроком после травмы, когда консервативное лечение еще может быть высоко эффективным, является срок в б недель
8. Предлагаемый протокол восстановительного лечения («отучения от шины») соответствует этапам биологического процесса сращения поврежденного сухожилия и позволяет добиться положительных результатов у большинства пациентов.
9. Оперативное лечение показано при открытых, сложных закрытых и застарелых повреждениях При этом высока эффективность предлагаемых петлевых погружного и удаляемого сухожильных швов с дополнительной фиксацией дистального межфалангового сустав спицей, метод блокирующей разгибание спицы
Оперативное лечение показано при открытых, сложных закрытых и застарелых повреждениях При этом высока эффективность предлагаемых петлевых погружного и удаляемого сухожильных швов с дополнительной фиксацией дистального межфалангового сустав спицей, метод блокирующей разгибание спицы
10. В застарелых случаях одинаково эффективны операция насбарива-ние сухожильного регенерата и операция тенодермодез, однако последняя является более простой, доступной в освоении и безопасной
11. Дифференцированное лечение с учетом различных вариантов «mallet finger» позволяет в 85,33 % случаев получить положительные результаты В зависимости от варианта повреждения этот показатель колеблется от 70 до 100 % Раннее (до 6 недель) консервативное лечение 1 типа повреждения с использованием индивидуальных шин, проведением периода «отучения от шины» позволяет добиться положительных результатов практически у всех пациентов Дифференцированное лечение «pseudo mallet finger» может быть успешным в 95,66 % случаев
Практические рекомендации
Лечение «молоткообразной деформации» пальцев кисти должно осуществляться с учетом этиологического фактора, вариантов повреждения, возраста пациента, локализации, давности травмы
Закрытые повреждения первого типа следует лечить консервативно с помощью шин Высоко эффективны ладонные вогнутые алюминиевые бесподкладочные шины, алюминиевые шины Брауна с поролоновой прокладкой, Т-образные шины из термопластика Шины лучше изготавливать индивидуально для каждого пациента В большинстве случаев достаточно им-мобилизировать только дистальный межфаланговый сустав Удлиненные шины показаны при травмах мизинца
Лечение первого типа повреждений с помощью трансартикулярной фиксации спицей должно применяться только в избирательных случаях
Продолжительность постоянной иммобилизации зависит от времени обращения При начале лечения в остром периоде травмы (до 4 дней) рекомендуемый срок постоянной иммобилизации — 6 недель, позже — 8 недель Этап постоянной иммобилизации сменяется периодом «отучения от шины», который закачивается к исходу 4 месяца со дня травмы, когда возможна неограниченная нагрузка
При позднем обращении (позже 6 недель со дня травмы) показано оперативное лечение — тенодермодез или насбаривание сухожильного регенерата При отказе больного от операции следует предложить консервативное лечение с применением шин, предупредив пациента о возможности неудачи
При лечении второго типа повреждения сухожильный шов должен сочетаться с трансартикулярной фиксацией межфалангового сустава спицей При достаточной длине дистальной культи сухожилия могут применяться модифицированный шов Тсуге, адаптирующий узловой шов, при короткой культе или ее отсутствии — предложенный нами удаляемый шов Если пациент обращается не сразу, с признаками воспаления в ране показано двухэ-
тапное оказание помощи На первом этапе — противовоспалительное лечение, на втором — ортопедическое
Третий тип «mallet finger» требует применения трансартикулярной фиксации спицей, кожной и сухожильной пластики При значительных разрушениях показан артродез межфаланогового сустава
4А тип повреждения (эпифизеолиз у детей) должен лечиться консервативно с помощью шин При наличии раны целесообразно применение Z-образного шва мягких тканей на тыле пальца
При 4В типе повреждения консервативное лечение с помощью шин также эффективно, как и оперативное, но более безопасно В то же время пациент должен быть информирован о возможности возникновения бугорка на тыле пальца, как следствие неполной репозиции отрывного перелома Особо требовательным больным может быть предложен метод репозиции блокирующей разгибание спицей или открытый остеосинтез
При 4С типе повреждения показан метод репозиции блокирующей разгибание спицей или открытый остеосинтез При отказе от операции — консервативное лечение с помощью шины
Лечение ложного «mallet finger» должно проводиться с учетом причины, вызвавшей «молоткообразную деформацию» Перелом основания дис-тальной фаланги фиксируется шиной после репозиции «Свежие» сгибатель-ные контрактуры дистального межфалангового сустава поддаются консервативному лечению с помощью ЛФК, массажа, физиопроцедур Грубые рубцы на ладонной поверхности пальца требуют применения кожной пластики или дистракции с помощью аппарата наружной фиксации Болезнь Нотта лечится рассечением кольцевидной связки, контрактура Дюпюитрена — иссечением фиброзных тяжей, деформация сустава в результате ДОА — удалением экзостозов Подкожный разрыв сухожилия длинного разгибателя большого пальца на уровне лучезапястного сустава требует проведения транспозиции сухожилия.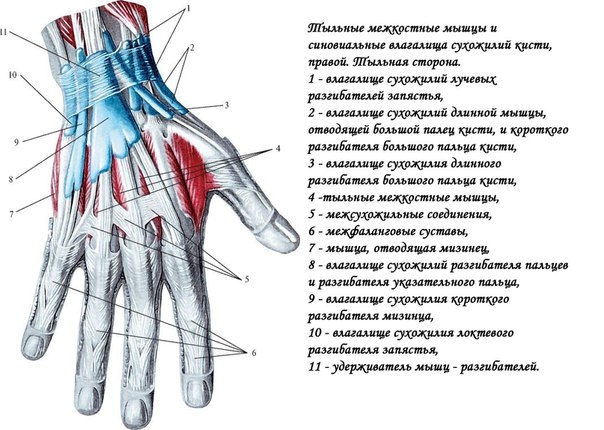
Во всех случаях большое значение имеет мотивация пациента и его заинтересованность в успехе лечения.
Список работ, опубликованных по теме диссертации
1 Золотов А С Высокая проводниковая анестезия конечностей/А С Золотое // Актуальные вопросы травматологии и ортопедии — Владивосток, 1988 -С 74-76
2 Золотов А С Остеосинтез «стягивающей петлей» /АС Золотов // Актуальные проблемы медицины катастроф — Владивосток, 1991 —С 89-91
3 Золотов А С Универсальный сухожильный шов / АС. Золотов // Вестник травматологии и ортопедии им. H.H. Приорова -1996 -№2 -С 66-67
4 Золотов А С Контроль за «работой» аппарата Илизарова /АС Золотое // Актуальные вопросы травматологии и ортопедии. — Владивосток, 1997 — С. 80-81
5 Золотов А С Наша модификация шины для лечения повреждений сухожилий разгибателя пальцев кисти на уровне дистального межфаланго-вого сустава /АС Золотов // Вестник травматологии и ортопедии им Н Н Приорова — 1998 -№4 — С 52-53
6 Золотов А С Двухэтапное лечение застарелых вывихов фаланг пальцев кисти/АС Золотов//Гений ортопедии — 1999 — № 1 —С 61-62
7 Золотов А С Планирование пахового лоскута /АС Золотов // Вестник травматологии и ортопедии им НН Приорова —1999 —№ 3 -С 61-62
8 Золотов А С Редкое повреждение пальца стопы /АС Золотов // Вестник травматологии и ортопедии им Н Н Приорова — 2000 — № 1 -С 72-73
9 Золотов А С Устранение угловой деформации с помощью аппарата Илизарова /АС Золотов // Международная научно-практическая конференция «Новые технологии в медицине» — Курган, 2000 — С 94-95
10 Золотов А С Изолированный отрывной перелом большеберцовой кости в месте прикрепления задней крестовидной связки /АС Золотов // Вестник травматологии и ортопедии им НН Приорова —2001 — №1.— С 38-40
11 Золотов А С Оценка результатов сухожильного шва /АС Золотов //VII съезд травматологов ортопедов России тез докл —Новосибирск, 2002 -Т 2 -С 218-219
12 Zolotov A Assessment of the flexor tendon suture results / A Zolotov / /International Congress «The Tactic Aspects in Reconstructive Microsurgery» -Bishkek, 2002 — P 44-45
13 Zolotov A S Reduction of Angled Displacement With the Ilizarov Apparatus/AS Zolotov//Orthopedics -2002 — Vol 25, N 8.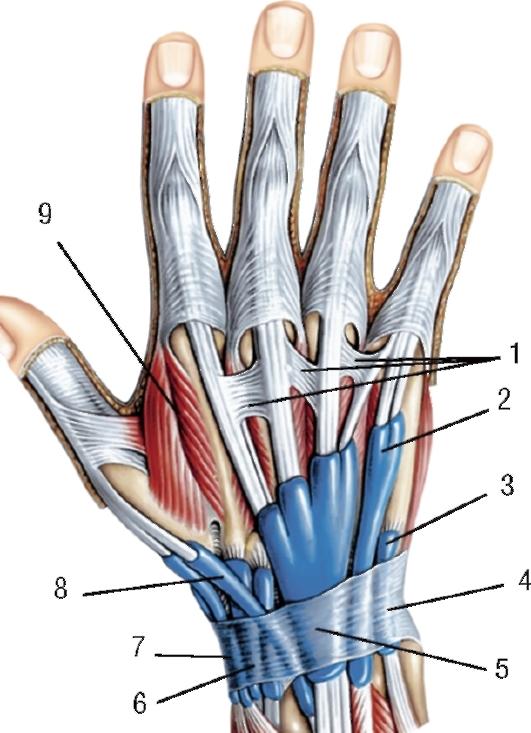 — P 805-809
— P 805-809
14 Золотов А С Анализ исходов комплексного хирургического лечения повреждений сухожилий сгибателей пальцев кисти с применением петлевого шва /АС Золотов // Тихоокеанский медицинский журнал — 2003 — № 2 -С 28-31
15 Золотов А С Способ документирования результатов сухожильного шва и проблема оценки исходов лечения /АС Золотов // Вестник травматологии и ортопедии им Н Н Приорова — 2003 — № 2 — С 67-70.
16 Золотов А С Артродез суставов пальцев кисти с помощью алюминиевого шаблона /АС Золотов // Современные технологии в травматологии, ортопедии ошибки и осложнения — профилактика, лечение Межд конгресс -М ,2004 -С 35
17 Золотов А С Относительные размеры фаланг пальцев кисти и особенности иммобилизации дистального межфалангового сустава / АС. Золотов, Ю А Золотова // Морфофункциональные аспекты регенерации и адаптационной дифференцировки структурных компонентов опорно-двигательной системы в условиях механических воздействий- Межд конгресс — Курган, 2004 -С 112-114
18 Золотов А С Применение шин Brown при лечении повреждений центрального пучка тыльного сухожильного растяжения /АС Золотов, Ю А Золотова // Вестник травматологии и ортопедии им Н Н Приорова. -2004 — № 3 — С 82-84
19 Золотов А С Несросшийся перелом надколенника / А С Золотов, В Вечей // Гений Ортопедии — 2004 — № 4 — С 94-95
20 Zolotov A S Finger fusion with the aid of the aluminum template / A S Zolotov II Technique in the Hand and Upper Extremity Surgery — 2004. -№3 -P. 193-196
21 Zolotov AS Finger joint fusion with the aid of an aluminum template/ A S Zolotov II The 5th congress of the Asian Pacific Federation of societies for surgery ofthe hand,November 12-15, 2004, Osaka, Japan -2004 -P 168
22 Zolotov A S The modified Tsuge tendon suture and mobilize protocol for the treatment ofthe flexor tendon injuries /AS Zolotov // The 5th congress of the Asian Pacific Federation of societies for surgery of the hand, November 1215, 2004, Osaka, Japan -2004 -P 281
23 Золотов А С Тактика лечения закрытых и открытых повреждений ахиллова сухожилия /АС Золотов, В Н Зеленин, И А Куклин // Бюл. ВСНЦ СО РАМН -2005 -№3(41) — С 300-301
ВСНЦ СО РАМН -2005 -№3(41) — С 300-301
24 Золотов А С Травматическое повреждение кожной ладонной ветви срединного нерва /АС Золотов // Вестник травматологии и ортопедии им Н Н Приорова — 2005 — № 1 — С. 80
25 Золотов А С Дистальные повреждения пальцев кисти, приводящие к «молоткообразной деформации» /АС Золотов, В Н Зеленин // Лечение больных с повреждениями и заболеваниями конечностей II науч -практ конф -М , 2005 -С 35-36
26 Золотов А С Закрытая репозиция компрессионного перелома пяточной кости/А С. Золотов//Вестник травматологии и ортопедии им НН Приорова -2005 -№4 — С 29-33
27 Золотов А С Хирургическое лечение повреждений ахиллова сухожилия /АС Золотов, В Н Зеленин, И А. Куклин // Анналы пластической реконструктивной и эстетической хирургии — 2005 — № 3 — С 70
28 Zolotov A S Aluminum foam padded splint for the treatment of the Boutonniere Deformity / A S Zolotov, J A. Zolotova// Vienna Future Symposium, February 10-12th, 2005 (Austria) -2005 -P 43.
29 Золотов А С «Mallet finger» и отклонение длинных пальцев во фронтальной плоскости/А С Золотов, ВН Зеленин, В А Сороковиков//1 съезд общества кистевых хирургов России — Ярославль, 2006 — С 63-64
30 Золотов А С. Особенности и результаты лечения различных вариантов дистальных повреждений пальцев кисти, приводящих к «молоткооб-разной деформации» /АС Золотов, В Н Зеленин // Вестник травматологии и ортопедии им НН Приорова —2006 -№2 — С 81-84
31 Золотов А С Результаты лечения повреждений типа «Mallet Finger» в разные сроки после травмы /АС Золотов, В Н Зеленин, В А Сороковиков // Современное состояние хирургической службы Республики Саха (Якутия) Перспективы развития Мат межрегион науч -практ. конф — 2006 — С 86—87
32 Золотов А С Способы восстановления сухожилий разгибателей пальцев кисти на уровне дистального межфалангового сустава при открытых повреждениях /АС Золотов, В Н Зеленин, В А Сороковиков // Травматология и ортопедия России — 2006 — № 4 — С 73-75
33 Золотов А С Stack шина и отклонение пальцев кисти во фронтальной плоскости /АС Золотов, В Н Зеленин, В А Сороковиков // Бюл ВСНЦ СО РАМН -2006 -№4(50) -С 110-112
34 Золотов А С Хирургическое лечение застарелых повреждений типа mallet finger / А С Золотов, В Н Зеленин, М А Матвеев//3-й межд конгресс «Современные технологии в травматологии и ортопедии» — М , 2006 -С 278
35 Золотов А С Эффективность закрытой репозиции компрессионного перелома пяточной кости /АС Золотов // Первая Международная конференция по хирургии стопы и голеностопного сустава — М , 2006 -С 35-36
36 Относительные размеры фаланг пальцев кисти и особенности иммобилизации дистального межфалангового сустава / В А Сороковиков, Б А Сотниченко, А С Золотов и др // Вестник травматологии и ортопедии им. Гарнитура Тайме Уел пен л 2,0 Тираж 100 экз Заказ № 118-07
Гарнитура Тайме Уел пен л 2,0 Тираж 100 экз Заказ № 118-07
РИО НЦ PBX ВСНЦ СО РАМН (Иркутск, ул Борцов Революции, 1 Тел 29-03-37 E-mail arleon@rol ru)
Травма кисти — лечение в Москве на Авиамоторной (Лефортово)
Ушиб кисти и лечение
Такая травма, как ушиб, является наиболее распространенной. При этом мягкие ткани кисти отекают, появляется обширное кровоизлияние мягких тканей, иногда может локально повысится температура.
Для лечения используются препараты, снимающие воспаление, боль и отек. Необходимо иммобилизировать конечность. Если при этом был повреждён кожный покров, нужно использовать антисептики или антибактериальные средства. В восстановительном периоде целесообразно применять методы физиотерапевтического лечения и комплекс ЛФК.
В 70% случаев ушибы не требуют госпитализации и серьезной терапии, но иногда повреждения могут быть весьма тяжелыми с последующими нарушениями подвижности и иннервации.
Повреждения связок, сухожилий и их лечение
Сухожилия кисти очень легко повредить, так как они расположены поверхностно и более доступны для травм. Такие повреждения могут иметь травматическую природу (из-за ранения острым предметом, большой нагрузки и т.п.) или патологическую (из-за ряда заболеваний, например, ревматоидного артрита).
Разрыв связок может быть частичным или полным.
В результате травмы сухожилия меняется форма кисти, а в области повреждения утрачивается подвижность.
Особенность повреждения сухожилий в том, что они не восстанавливаются самостоятельно, их обязательно нужно хирургически сшивать. При повреждении сухожилий разгибателей процедура может проводится под местным обезболиваем и не требует госпитализации. Повреждения сухожилий сгибателей требует стационарного лечения.
После повреждения сухожилий важно пройти полноценную реабилитацию, которая включает лечебную физкультуру. Если не разрабатывать палец с первых дней, сухожилие может фиксироваться к окружающим тканями с нарушениями функциональной способности. На заживление сухожилия уходит 3-5 недель, после чего фиксирующая повязка снимается. Реабилитационный период занимает от 1,5-2,5 месяцев.
Если не разрабатывать палец с первых дней, сухожилие может фиксироваться к окружающим тканями с нарушениями функциональной способности. На заживление сухожилия уходит 3-5 недель, после чего фиксирующая повязка снимается. Реабилитационный период занимает от 1,5-2,5 месяцев.
Вывихи пальцев кисти и лечение
Вывихи пальцев – одна из самых распространенных травм и чаще всего возникает после прямого воздействия.
О наличии вывиха свидетельствуют следующие симптомы:
- Сильная боль, которая увеличивается при пальпации;
- Деформация пальца;
- Полное отсутствие движения в поврежденном суставе пальца.
Квалифицированно установить наличие вывиха самостоятельно не всегда представляется возможным. Врач диагностирует вывих после осмотра, а также по результатам рентгенографии.
При подтверждении диагноза врач-травматолог вправляет и фиксирует палец в правильном положении. При необходимости процедура может проводиться под анестезией. В последующем необходимо правильно пройти реабилитационное лечение, для полного восстановления функциональности кисти. Срок лечения и реабилитации составляет от 3-5 недель.
Переломы пальцев и лечение
Переломы костей пальцев бывают:
- открытыми или закрытыми;
- внутрисуставными или внесуставными;
- без смещения и со смещением отломков;
- травматические и патологические.
В результате перелома подвижность пальца кисти значительно ограничивается, утрачивается возможность взять или удержать предмет, любая нагрузка вызывает резкую боль.
О наличии перелома свидетельствуют следующие признаки:
- отек и кровоизлияние;
- деформация поврежденного сегмента;
- боль при пальпации и любых движениях;
- ограничение подвижности.
Для уточнения диагноза проводится осмотр врачом-травматологом и рентгенография. При переломах костей запястья для диагностики необходимо компьютерное исследование.
При переломах костей запястья для диагностики необходимо компьютерное исследование.
Зона перелома фиксируется консервативными методами или хирургическим путем. Если перелом со смещением, выполняется операция. Как фиксаторы для костей могут использоваться пластины, спицы или винты.
Виды хирургического лечения травм кисти
Иногда хирургическое лечение является единственным возможным способом лечения.
Хирургические вмешательства при тяжелых повреждениях включают в себя:
- Первичная или вторичная хирургическая обработка ран;
- Остеосинтез при переломах и нестабильных вывихах;
- Первичный шов поврежденных сухожилий;
- Этапная тендопластика сухожилий;
- Оперативное лечение ложных суставов;
- Лечение посттравматических контрактур.
В нашем Центре применяются как консервативные, так и хирургические методы лечения при травмах и заболеваниях кисти. Профессиональные врачи-травматологи Скандинавского Центра Здоровья окажут квалифицированную медицинскую помощь при любых видах травм. В Центре восстановительной медицины можно пройти весь курс восстановительного лечения с применением современных методик (ударно-волновая терапия на аппарате Duolit (Швейцария), криотерапия, лазеротерапия, гидравлический массаж поврежденной области).
Разгибатели кисти и пальцев функции. Повреждения сухожилий разгибателей пальцев кисти
Сгибают
кисть
:
локтевой сгибатель запястья, лучевой
сгибатель запястья, поверхностный
сгибатель пальцев, глубокий сгибатель
пальцев, длинный сгибатель большого
пальца кисти, длинная ладонная мышца.
Локтевой
сгибатель запястья
начинается от медиального надмыщелка
плечевой кости, от локтевой кости и
фасции предплечья. Дистальным концом
он доходит до гороховидной кости, к
которой и прикрепляется. От гороховидной
кости к крючковатой и к 5-й пястной костям
идут связки, которые являются продолжением
тяги этой мышцы.
Лучевой
сгибатель запястья
начинается от медиального надмыщелка
плеча и межмышечной перегородки, мышца
проходит на кисть под связкой-удерживателем
сгибателей и прикрепляется к основанию
2-й пястной кости. Являясь многосуставной
мышцей, участвует не только в движениях
кисти, но и в сгибании предплечья в
локтевом сустав.
Поверхностный
сгибатель пальцев
начинается от медиального надмыщелка
плечевой кости, а также от локтевой и
лучевой костей. Имеет четыре сухожилия,
которые проходят на кисть через канал
запястья, расположенный под
связкой-удерживателем сгибателей, и
достигают, расщепляясь каждое на две
ножки, боковых поверхностей средних
фаланг 2-5-го пальцев, к которым и
прикрепляются. Функция этой мышцы
заключается в сгибании средних фаланг.
Будучи многосуставной, мышца вызывает
также сгибание во всехсуставах
кисти, кроме дистальных межфаланговых
суставов.
Глубокий
сгибатель пальцев
лежит непосредственно на передней
поверхности локтевой кости и на квадратном
пронаторе; начинается от двух верхних
третей ладонной поверхности локтевой
кости и отчасти от межкостной перепонки.
Разделяется на четыре сухожилия, которые
проходят в канале запястья к дистальным
фалангам 2-5-го пальцев кисти через
расщепление сухожилий поверхностного
сгибателя пальцев. Являясь многосуставной
мышцей, производит сгибание во всех
суставах кисти, в том числе и в дистальных
межфаланговых суставах. Сухожилия
расходятся на кисти веерообразно по
направлению к пальцам, в силу чего эта
мышца нетолько
сгибает пальцы, но и приводит их.
Длинный
сгибатель большого пальца
— одноперистая мышца, имеющая
веретенообразную форму. Начинается она
от ладонной поверхности лучевой кости,
проходит через запястный канал в
отдельном синовиальном влагалище и
доходит до дистальной фаланги большого
пальца, к которой и прикрепляется. Мышца
производит сгибание во всех суставах,
около которых проходит (в частности,
сгибает дистальную фалангу большого
пальца).
Длинная
ладонная мышца
не является постоянной. Начинаясь от
медиального надмыщелка плечевой кости
и от фасции предплечья, эта мышца
располагается на его передней стороне
настолько поверхностно, что при сокращении
нетрудно ее видеть подкожей
и прощупать сухожилие. Прикрепляясь к
ладонному апоневрозу и натягивая его,
она при сильном сокращении может
принимать некоторое косвенное участие
также в сгибании пальцев.
Разгибают
кисть
:
длинный и короткий лучевой разгибатель
запястья, локтевой разгибатель запястья,
разгибатель пальцев, длинный разгибатель
большого пальца кисти, разгибатель
мизинца, разгибатель указательного
пальца.
Длинный
лучевой разгибатель запястья
начинается от латерального края плечевой
кости, межмышечной перегородки и
латерального надмыщелка, проходит под
связкой-удерживателем разгибателей и
сухожилием длинного разгибателя большого
пальца и прикрепляется к основанию 2-й
пястной кости. Ввиду того что
равнодействующая этой мышцы проходит
очень близко от поперечной оси локтевого
сустава, ее участие в сгибании предплечья
незначительно.
Будучи сильным разгибателем кисти, она
производит также при изолированном
сокращении некоторое отведение её.
Короткий
лучевой разгибатель запястья
начинается от латерального надмыщелка
плечевой кости, фасции предплечья и
прикрепляется к основанию 3-й пястной
кости. Являясь разгибателем кисти, мышца
одновременно и отводит ее.
Локтевой
разгибатель запястья
начинается от латерального надмыщелка
плечевой кости, коллатеральной лучевой
связки и фасции предплечья. Спускаясь
на кисть, мышца идет между головкой и
шиловидным отростком локтевой кости и
прикрепляется к основанию 5-й пястной
кости. Являясь разгибателем кисти,
локтевой разгибатель запястья также
приводит ее.
Сгибают
большой палец: длинный сгибатель большого
пальца кисти, короткий сгибатель большого
пальца кисти.
Разгибатель
пальцев
начинается от латерального надмыщелка
плечевой кости, лучевой коллатеральной
связки, кольцевой связки лучевой кости
и фасции предплечья. На середине
предплечья эта мышца переходит в
сухожилия, идущие под связкой-удерживателем
разгибателей к тыльной поверхности
проксимальных фаланг 2-5-го пальцев.
Каждое сухожилие, в свою очередь, имеет
три ножки, из которых средняя прикрепляется
к средней фаланге, а две боковые доходят
до дистальной фаланги пальцев.
Длинный
разгибатель большого пальца кисти
начинается от задней поверхности
локтевой и лучевой костей, межкостной
перепонки предплечья и прикрепляется
к дистальной фаланге большого пальца.
Сухожилие этой мышцы проходит под
связкой-удерживателем разгибателей в
отдельном канале, пересекая сухожилия
лучевых разгибателей запястья. Разгибая
дистальную фалангу, мышца одновременно
несколько оттягивает назад большой
палец. Если он фиксирован, то мышца
участвует в отведении всей кисти.
Разгибатель
мизинца
начинается от латерального надмыщелка
плечевой кости, лучевой коллатеральной
связки, кольцевой связки лучевой кости
и фасции предплечья, идет вниз и
прикрепляется к тыльному апоневрозу
5-го пальца. Разгибая этот палец, мышца
также разгибает и несколько приводит
всю кисть.
Разгибатель
указательного пальца
начинается от тыльной поверхности
локтевой кости и межкостной перепонки.
Эта мышца своим сухожилием сливается
с сухожилием разгибателя пальцев, идущим
ко 2му пальцу, доходит до тыльного
апоневроза указательного пальца и
прикрепляется к его дистальной и средней
фалангам. Она разгибает указательный
палец и способствует также разгибанию
всей кисти.
Также
в процессе сгибания
и разгибания пальцев
принимают участие мышцы: короткий
разгибатель большого пальца кисти,
червеобразные мышцы, ладонные межкостные
мышцы, тыльные межкостные мышцы, короткая
мышца, отводящая большой палец кисти,
короткий сгибатель большого пальца
кисти, мышца противопоставляющая большой
палец кисти, мышца, приводящая большой
палец кисти, короткая ладонная мышца,
мышца, отводящая мизинец, короткий
сгибатель мизинца, мышца, противопоставляющая
мизинец.
Короткий
разгибатель большого пальца кисти
начинается от задней поверхности
локтевой и лучевой костей, прикрепляется
к проксимальной фаланге большого пальца,
которую разгибает, отводя одновременно
весь палец. Если палец фиксирован, то
мышца участвует в отведении всей кисти.
Червеобразные
мышцы
начинаются
от сухожилия глубокого сгибателя
пальцев. Эти мышцы идут ко всем пальцам,
за исключением 1-го. Прикрепляются на
тыльных апоневротических растяжениях
проксимальных фаланг. Функция этих мышц
состоит в том, что они сгибают проксимальные
фаланги 2-5-го пальцев.
Ладонные
межкостные мышцы
(их 3) находятся в промежутках между
пястными костями 2-5 -го пальцев и
начинаются от этих костей. Прикрепляются
они к суставным капсулам пястно-фаланговых
суставов и к тыльному апоневрозу 2, 4 и
5-го пальцев. Сгибая их проксимальные
фаланги, эти мышцы одновременно приводят
данные пальцы к среднему пальцу.
Тыльные
межкостные мышцы
в количестве четырех расположены в
промежутках между пястными костями.
Местом их начала служат обращенные друг
к другу боковые поверхности пястных
костей. Достигая тыльной поверхности
проксимальных фаланг, они тонкими
сухожилиями вплетаются в апоневротическое
растяжение разгибателей пальцев. Функция
этих мышц заключается в том, что они,
сгибая проксимальные фаланги 2-5-го
пальцев, одновременно способствуют
разгибанию средней и дистальной фаланг
этих пальцев. Кроме того, они отводят
2-й и 4-й пальцы от 3-го и наклоняют 3-й
палец в сторону как лучевой, так и
локтевой кости.
Короткая
мышца, отводящая большой палец кисти
,
имеет обширное место начала на
связке-удерживателе сгибателей и на
ладьевидной кости. Прикрепляясь к
проксимальной фаланге большого пальца,
способствует его отведению.
Короткий
сгибатель большого пальца кисти
начинается от связки-удерживателя
сгибателей и трапециевидной кости. Эта
мышца прикрепляется к сесамовидной
кости и, сгибая 1 -ю фалангу большого
пальца, способствует (благодаря натяжению
антагонистов) разгибанию его 2-й,
дистальной, фаланги. Мышца участвует
также в противопоставлении большого
пальца.
Мышца,
противопоставляющая большой палец
кисти,
начинается от связки-удерживателя
сгибателей и кости-трапеции, а прикрепляется
к 1 -й пястной кости. Ее функция заключается
в том, что она противопоставляет большой
палец всем остальным.
Мышца,
приводящая большой палец кисти
,
имеет две головки — поперечную и косую.
Поперечная начинается от ладонной
поверхности тела 3-й пястной кости, косая
— от основания 2-й и 3-й пястных костей
и головчатой кости. Мышца прикрепляется
к сесамовидной кости, находящейся
спереди пястно-фалангового сустава
большого пальца, а также к капсуле этого
сустава и проксимальной фаланге пальца.
Ее функция заключается в том, что, приводя
большой палец к срединной плоскости
ладони, она способствует его
противопоставлению остальным четырем
пальцам.
Короткая
ладонная мышца
начинается от ладонного апоневроза и
прикрепляется к коже. При сжимании кисти
в кулак или при ударах ладонной
поверхностью кисти эта мышца способствует
защите сосудов и нервов, идущих по
локтевой стороне с передней поверхности
предплечья на кисть.
Мышца,
отводящая мизинец,
начинается на гороховидной кости и
прикрепляется к основанию проксимальной
фаланга 5-го пальца. Функция мышцы
заключается в отведении этого пальца,
сгибании его проксимальной фаланги и
разгибании средней и дистальной фаланг.
Короткий
сгибатель мизинца
начинается от связки-удерживателя
сгибателей и крючковидной кости и
прикрепляется к локтевому краю основания
проксимальной фаланги 5-го пальца.
Функция мышцы заключается в сгибании
его и приведении.
Мышца,
противопоставляющая мизинец
,
начинается вместе с предыдущей мышцей,
а прикрепляется к телу и головке 5-й
пястной кости, которую несколько сгибает
и приближает к середине ладони.
Мышцы
кисти, правой (сухожилия поверхностного
сгибателя пальцев частично удалены)
1
— удерживатель сгибателей; 2 — мышца,
отводящая мизинец; 3 — короткий сгибатель
мизинца; 4 — сухожилия глубокого
сгибателя пальцев; 5 — мышца,
противопоставляющая мизинец; 6 —
червеобразные мышцы; 7 — сухожилия
поверхностного сгибателя пальцев;
8 — мышца, приводящая большой палец
кисти; 9 — сухожилие длинного сгибателя
большого пальца кисти; 10 — короткая
мышца, сгибающая большой палец кисти;
11 — короткая мышца, отводящая большой
палец кисти.
16390
0
Особенности анатомии и функции сухожилия разгибателей пальцев. Разгибание пальцев осуществляется совместными усилиями мышц предплечья и кисти. Сухожилия общего разгибателя пальцев проходят через 4-й костно-фиброзный канал на тыле запястья и далее идут на тыл кисти (рис. 27.2.34 и 27.2.35).
Рис. 27.2.34. Анатомия сухожилий разгибателей на уровне запястья и кисти.
Цифрами обозначены номера костно-фиброзных каналов. Д01 — сухожилие длинной отводящей мышцы I пальца; KPI — сухожилие короткого разгибателя I пальца; РКд — сухожилие длинного лучевого разгибателя кисти; РКк — сухожилие короткого лучевого разгибателя кисти; СДР — сухожилие длинного разгибателя I пальца; ЛоР — сухожилие локтевого разгибателя кисти; CPV — сухожилие собственного разгибателя V пальца; СРо — сухожилия общего разгибателя пальцев; ВРР — поперечные волокна сухожильного разгибательного растяжения.
Рис. 27.2.35. Расположение костно-фиброзных каналов (цифры) сухожилий разгибателей кисти и пальцев.
Канал 1: ДО I — сухожилие длинной отводящей мышцы I пальца; КР I — сухожилие короткого разгибателя I пальца. Канал 2: РКП — сухожилие длинного лучевого разгибателя кисти; РКК — сухожилие короткого лучевого разгибателя кисти. Канал 3: СДР — сухожилие длинного разгибателя I пальца. Канал 4: СРО — сухожилия общего разгибателя пальцев. Канал 5: CPV — сухожилие собственного разгибателя V пальца; Канал 6: ЛоР — сухожилие локтевого разгибателя кисти.
Довольно часто общий разгибатель пальцев имеет на уровне запястья только три сухожилия. Четвертое сухожилие (идущее к V пальцу) в этом случае отходит от сухожилия разгибателя IV пальца на выходе из костно-фиброзного канала.
В этом же канале проходит и сухожилие собственного разгибателя II пальца.
На уровне головок пястных костей сухожильное разгибательное растяжение (СРР) включает в себя следующие элементы:
— капсулу пястно-фалангового сустава;
— сухожилия межкостных мышц;
— сухожилия червеобразных мышц.
Проходя над пястно-фаланговым суставом, сухожилия разгибателей пальцев (CP) отдают поперечные волокна к боковым связкам сустава. Эти волокна трансфиксируют сухожилия межкостных мышц, которые прикрепляются к боковым бугоркам основных фаланг. Поэтому эти сухожилия не могут вывихиваться к тылу при переразгибании в пястно-фаланговых суставах.
Глубокая часть сухожилия общего разгибателя на II—V пальцах прикрепляется к тыльной поверхности основных фаланг. Это дает возможность мышцам выполнить две основные функции: 1) разгибать и переразгибать основные фаланги и 2) стабилизировать пястно-фаланговые суставы так, чтобы червеобразные и межкостные мышцы могли не только разгибать среднюю и дистальную фаланги, но и обеспечивать боковые движения пальцев.
На уровне основных фаланг CP делится на три части: центральную и две боковые. Центральная часть прикрепляется к основанию средней фаланги. Боковые части соединяются с сухожилиями межкостных и червеобразных мышц и продолжаются дисталную. Вблизи дистальной фаланги они сливаются в один ствол, который прикрепляется к ее основанию (рис. 27.2.36).
Рис. 27.2.36. Анатомия сухожильного разгибательного аппарата II—V пальцев кисти.
а — тыльная поверхность; б — боковая поверхность. СФ — место прикрепления центральной порции CP к основанию средней i|«unit ДФ — точка фиксации CP к дистальной фаланге пальца; ВРР -поперечные волокна CP; MM — межкостные мышцы; ЧМ -червеобразные мышцы; СГС — сухожилие глубокого сгибателя пив; СПС — сухожилие поверхностного сгибателя пальца; БП — бокмие пучки СР.
Несмотря на то, что волокна сухожилия общего разгибателя пальцев распространяются до средних и даже до дистальных фаланг, тяга этого сухожилия существенно влияет лишь на основную фалангу. Это происходит из-за того, что в положении разгибания проксимальной фаланги основное усилие передается именно на нее и в значительно меньшей степени — дистальнее.
Стрелки на рис. 27.2.36, б, показывают, что при разогнутой основной фаланге именно усилия червеобразных и межкостных мышц способны передаваться на среднюю и дистальную фаланги. Ситуация, однако, изменяется, когда общий разгибатель пальцев расслабляется и сухожилия сгибателей начинают сгибать фаланги пальца. В этом случае СРР над пястно-фаланговым суставом смещается кпереди настолько, что сокращение червеобразных и межкостных мышц начинает сгибать проксимальную фалангу (рис. 27.2.37).
Рис. 27.2.37. Сгибательное действие межкостных и червеобразных мышц на основную фалангу пальца.
CP — место прикрепления глубокой порции сухожилия разгибателя к основной фаланге пальца; ММс — место прикрепления сухожилия межкостной мышцы к основной фаланге и капсуле пястно-фалангового сустава. Стрелка указывает направление тяги межкостной (ММ) и червеобразных (ЧМ) мышц.
С другой стороны, как это ни покажется парадоксальным, при разогнутой проксимальной фаланге червеобразные и межкостные мышцы разгибают среднюю и дистальную фаланги.
На I пальце каждая из образующих его костей имеет свое длинное сухожилие, участвующее в разгибании пальца.
Сухожилие длинной отводящей мышцы фиксируется к основанию и тыльной поверхности I пястной кости и играет важнейшую роль в функционировании пальца (рис. 27.2.38). Отводя или разгибая I пястную кость, эта мышца стабилизирует седловидный сустав и весь I луч.
Рис. 27.2.38. Расположение и места прикрепления сухожилий, участвующих в разгибании I пальца кисти.
ДО I — сухожилие длинной отводящей мышцы; КР I — сухожилие короткого разгибателя; СДР — сухожилие длинного разгибателя.
Сухожилие короткого разгибателя I пальца прикрепляется к основанию проксимальной фаланги, отводит ее, а заодно и весь палец. Сухожилие длинного разгибателя прикрепляется к дистальной фаланге пальца и разгибает ее.
Следует отметить, что CP имеют значительную амплитуду перемещения: на уровне пястно-фалангового сустава ее максимальное значение составляет 2,5—3 см, на уровне запястья —3—4 см. Сухожилие длинного разгибателя смещается на уровне лучезапястного сустава на 5,5—6 см.
Диагностика повреждений СР. В зависимости от уровня травмы палец принимает характерные положения, знание которых позволяет быстро поставить диагноз (рис. 27.2.39). Изучение активных или пассивных движений фаланг пальцев позволяет при знании анатомо-функциональных особенностей сухожильного разгибательного аппарата уточнить диагноз.
Рис. 27.2.39. Характерные положения пальца в зависимости от уровня повреждения сухожилия разгибателя (стрелка).
а,б — уровень дисгального межфалангового сустава; в — повреждение центральной порции CP на уровне проксимального межфалангового сустава; г — уровень проксимальной фаланги; л — уровень гистно-фалангового сустава; е — уровень пясти.
В.И. Архангельский, В.Ф. Кириллов
РАЗГИБАТЕЛИ КИСТИ И ПАЛЬЦЕВ
состоят из многочисленных маленьких мускул о в, которые лежат на задней поверхности предплечья. Они прикреплены посредством единственного общего сухожилия к латеральному надмьщел
ку. Это сухожилие — место возникновения воспалительного синдрома, известного как эпикондилит.
Нижние места крепление разгибателей кисти несколько пястных костей
(это длинные кости, соединяющие запястье с пальцами).
Эта группа мышц служит для разгибания запястья. Боль, которая сопутствует точкам напряжения в разгибателях кисти, часто диагностируется как эпикондилит. Она может охватить всю заднюю часть предплечья и запястья. Латеральный надмыщелок также может стать чрезвычайно чувствительным к контакту. Слабый и ненадежный захват — признак, часто сопутствующий этой боли. Нет ничего удивительного в том, что точки напряжения здесь так часто диагностируются как эпикондилит. Пострадавшие используют противовоспалительное лечение, чтобы совладать с болью, но оно не направлено на мышцы, и потому помощь часто бывает безуспешной.
Повторный и сильный захват — частый источник точек напряжения в разгибателях кисти. Атлеты,использующи екистевой захват в спортивных состязаниях, наиболее подвержены травме мышц предплечья. Этот риск есть также у теннисистов и игроков любых спортивных состязаний с ракеткой, игроков в гольф и бейсбол, у лыжников и воднолыжников, путешественников, которые используют опору, у тяжелоатлетов.
Детальное понимание специфики вовлеченных мышц не является необходимым для облегчения их состояния с использованием мануальной техники надавливания. Определите местонахождение тугих тяжей и точек напряжения на тыльной стороне предплечья. Когда вы найдете расположение каждого мускула на руке, разгибая по очереди пальцы и запястье, тогда же начинайте массировать их от начала до конца чтобы обнаружить болезненные точки. Определив их местонахождение, некоторое время не слишком сильно нажимайте на них и одновременно сгибайте кисть. Используйте это мягкое растяжение, сгибая руку, чтобы помочь мускулу почувствовать облегчение. Добиться полного избавления от боли можно, сделав большее растяжение.
Растяжка 1:
разогните локоть перед собой ладонью вверх и затем согните запястье. Направьте кончик среднего пальца к передней части предплечья.
Растяжка 2 разгибателей кисти и пальцев
Растяжка 2:
сядьте на стул. Держа локоть прямо, положите тыльную сторону кисти на сиденье около себя ладонью вверх, растягивая заднюю часть предплечья.
Глубокий сгибатель пальцев — мышца передней группы предплечья.
Мышца представляет собой плоское и широкое брюшко, которое начинается от проксимальной половины передней поверхности тела локтевой кости и межкостной перепонки предплечья. Направляется книзу, переходя в четыре длинные сухожилия, которые пройдя под удерживателем сгибателя, ложатся в канал запястья, располагаясь под сухожилиями поверхностного сгибателя пальцев. Затем каждое из сухожилий глубокого сгибателя запястья проходит между ножками сухожилий поверхностного сгибателя, образуя перекрёст сухожилий и прикрепляется к основаниям дистальных фаланг от указательного пальца до мизинца.
Сгибает дистальные фаланги пальцев от указательного до мизинца.
Разгибатель пальцев — мышца предплечья задней группы.
Мышца имеет веретенообразное брюшко. Располагается непосредственно под кожей, ближе к латеральному краю тыльной поверхности предплечья. С локтевой стороны граничит с локтевым разгибателем кисти и разгибателем мизинца, а с лучевой — с длинным и коротким лучевыми разгибателями запястья.
Мышца начинается от латерального надмыщелка плечевой кости, суставной капсулы локтевого сустава и фасции предплечья. На середине своей длины мышца переходит в четыре сухожилия, которые, пройдя под удерживателем разгибателей, вместе с сухожилием разгибателя указательного пальца окружается влагалищем сухожилий разгибателей пальцев и указательного пальца достигающим приблизительно середины пястных костей.
Перейдя на кисть, сухожилия соединяются между собой непостоянными тонкими межсухожильными соединениями. У основания проксимальных фаланг II—V пальцев каждое сухожилие заканчивается сухожильным растяжением, которое срастается с суставной капсулой пястно-фалангового сустава. Сухожильные растяжения делятся на 3 ножки, из которых боковые прикрепляются к основанию дистальной фаланги, а средняя — к основанию средней фаланги.
Сухожилия состоят из плотной соединительной ткани, которая передает мышечное усилие на скелет.
Они включают коллагеновые волокна (85% коллаген I типа), организованные в параллельно расположенные ряды, которые позволяют сухожилию выдерживать большое усилие на растяжение.
Вокруг волокон коллагена расположен матрикс из протеогликанов. Мало фибробластов.
Коллагеновые волокна организованы в пучки, окруженные эндотендинием, который обеспечивает скольжение между волокон. Тонкий фиброзный слой, перитендиний, покрывает наружную поверхность сухожилия, обеспечивая скольжение в сухожильном влагалище.
Прикрепление к кости постепенно переходит от сухожилия в фиброзно-хрящевую и оссифицирующуюся ткань, а затем в кость.
Кровоснабжение сухожилия
Два источника питания находятся в состоянии тонкого равновесия:
- Кровоснабжение
- Диффузия синовиальной жидкости
Кровоснабжение сухожилий сгибателей
- Сосуды, входящие через сухожильно-мышечное соединение.
- Сосуды, входящие через место прикрепления сухожилия к кости
- Сосуды, входящие в сухожилие в определенных зонах через мезотенон (сухожильную брыжейку), содержащий уздечку.
Кровоснабжение сухожилий разгибателей
Сухожилия разгибателей заключены в оболочку только на уровне удерживающей связки разгибателей, и на большем протяжении они находятся вне синовиальной оболочки.
Вне оболочки сухожилия окружены богато васкуляризированным паратеноном.
Диффузия синовиальной жидкости
Питательные вещества и продукты обмена диффундируют через синовиальную жидкость в сухожилие и обратно.
Блоковидные связки сухожилий сгибателей предупреждают развитие деформации в виде тетивы лука и обеспечивают плотное покрытие бессосудистой ладонной поверхности сухожилия — это обеспечивает смазку при контакте и попадание питательных веществ в интерстициальное пространство.
Анатомия сухожилий сгибателей
Сухожильное влагалище сгибателей и система блоков на пальцах
Сухожилия поверхностного и глубокого сгибателей входят в сухожильное влагалище на ладони.
Сухожилия сгибателей второго, третьего и четвертого пальцев входят в сухожильное влагалище на уровне шеек пястных костей.
Сухожильные влагалища сгибателей состоят как из синовиального, так и ретинакулярного компонентов и герметично закрыты на обоих концах. Сухожильное влагалище обеспечивает питание, защиту и гладкое скольжение сухожилия.
Ретинакулярный компонент сухожильного влагалища состоит из нескольких кольцевых и крестообразных блоковидных связок.
Как только сухожилия сгибателей входят в сухожильное влагалище, сухожилие поверхностного сгибателя расщепляется надвое, образуя лучевую и локтевую ножки, которые оборачиваются вокруг сухожилия глубокого сгибателя на уровне перекреста Кампера. Ножки вновь соединяются и прикрепляются к средней фаланге под сухожилием глубокого сгибателя, пропуская его дистальнее до места прикрепления на дистальной фаланге.
Кольцевидные блоковидные связки пальцев
- Существует пять кольцевидных связок (А1-А5)
- Это толстые, усиленные структуры
- Они удерживают сухожилия сгибателей в непосредственной близости к пальцу при сгибании
- Нечетные номера связок отходят от ладонных пластинок суставов пальцев:
- Связка А5 на уровне дистального межфалангового сустава
- Связка A3 на уровне проксимального межфалангового сустава
- Связка А1 над пястно-фаланговым суставом
- Четные номера связок отходят от надкостницы средней и дистальной фаланг:
- А4 над средней фалангой
- А2 над проксимальной фалангой
- А2 и А4 — самые важные связки, которые по возможности сохраняют для предупреждения деформации в виде тетивы лука.
Крестообразные блоковидные связки на пальцах
- Существует три крестообразных блоковидных связки на пальцах (С1-СЗ).
- Они тонкие и пластичные
- Обеспечивают полное сгибание пальца.
Сухожильное влагалище сгибателя и система блоков на первом пальце
На первом пальце две кольцевидные связки расположены над пястно-фаланговым суставом (А1) и межфаланговым суставом (А2) и одна косая блоковидная связка, расположенная над основной фалангой.
Техника шва сухожилий сгибателей
Самый эффективный метод восстановления прочности и экскурсии восстановленных сухожилий сгибателей заключается в наложении прочного, устойчивого к разрывам шва, после которого возможно обычное выполнение контролируемых движений/нагрузки.
Идеальные характеристики сухожильного шва сгибателей
- Легкое выполнение шва
- Надежные узлы
- Гладкое сопоставление концов сухожилия без утолщения
- Минимальная возможность расхождения концов
- Минимальное нарушение кровоснабжения сухожилия
- Достаточная прочность, чтобы выдержать ранние активные движения в режиме послеоперационной терапии.
Осевые (центральные) швы
Существует много типов осевых швов. Наиболее распространен модифицированный шов Кесслера. Возможно восстановление четырьмя нитями при наложении двух параллельных модифицированных швов по Кесслеру.
Прочность восстановления сухожилия сгибателя пропорциональна количеству нитей шва, проходящих через зону восстановления.
- При использовании четырех нитей прочность примерно вдвое выше шва в две нити.
- При использовании шести нитей прочность примерно втрое выше шва в две нити.
- Более прочный шов дает более прочное восстановление.
Швы эпитенона
- Использование шва эпитенона уменьшает диастаз между концами сухожилия, и увеличивает прочность осевого восстановления приблизительно на 40% (или 700 г).
- Такое увеличение прочности сохраняется в течение всего периода заживления.
- Техника самого прочного шва эпитенона:
- Шов перекрестными стежками по Silfverskiold
- Непрерывный блокируемый
- Горизонтальный матрацный шов является самым прочным.
Типы шовного материала для шва сухожилия
Используют не рассасывающийся шовный материал.
Изогнутые атравматичные иглы меньше повреждают сухожилия, чем режущие иглы.
Осевые швы
3/0 и 4/0 плетеный полиэстер. Их следует проводить осторожно, так как переплетение мешает свободному продвижению.
3/0 и 4/0 полипропилен. Проходят через сухожилие без сопротивления поэтому их проведение проще. Эластичность может привести к раннему расхождению концов сухожилия.
Швы эпитенона
5/0 или 6/0 полипропилен или плетеный полиэстер.
Анатомия сухожилий разгибателей
Разгибательный аппарат пальцев
Разгибательный аппарат — сложная тонкая система, которая разгибает три сустава и сгибает один сустав (пястно-фаланговый).
Внешняя система пальцев начинается на предплечье, иннервирована лучевым нервом и имеет четыре точки прикрепления.
Внутренняя система пальцев состоит из семи межкостных мышц и четырех червеобразных мышц, которые проходят с ладонной стороны по оси пястно-фалангового сустава и к тылу от оси межфаланговых суставов.
Собственные (короткие) мышцы кисти делятся и крепятся к компонентам сухожилий внешних (длинных) разгибателей, образуя разгибательный аппарат.
Анатомия
Сухожилие разгибателя на уровне пястно-фалангового сустава удерживается на месте комбинацией сухожилий коротких мышц и сагиттальными пучками (поперечная пластинка), осуществляющих центрирование сухожилия над суставом.
Сагиттальные пучки отходят от ладонной пластинки и межпястных связок на уровне шейки пястной кости.
Разгибательный аппарат над проксимальной частью пальца состоит из перекрещивающихся волокон, которые могут расходиться и сжиматься, позволяя боковым пучкам смещаться в ладонную сторону при сгибании и возвращаться к тылу при разгибании.
Сухожилия коротких мышц кисти (червеобразной, ладонной и тыльной межкостных) присоединяются к сухожилию разгибателя, образуя разгибательный капюшон на уровне проксимальной части и до середины проксимальной фаланги.
На уровне пястно-фалангового сустава сухожилия коротких мышц кисти расположены с ладонной стороны оси вращения сустава.
На уровне проксимального межфалангового сустава сухожилия коротких мышц кисти расположены к тылу от оси вращения.
На уровне проксимального межфлангового сустава разгибательный аппарат делится на три пучка, которые для эффективной функции должны быть сбалансированы.
- Один центральный пучок прикрепляется к центру основания средней фаланги по тыльной поверхности.
- Центральный пучок разгибает среднюю фалангу в проксимальном межфаланговом суставе.
- Два боковых пучка проходят по обеим сторонам проксимального межфалангового сустава и соединяются дистально, прикрепляясь к тыльной поверхности основания дистальной фаланги.
- Боковые пучки разгибают дистальную фалангу в дистальном межфаланговом суставе.
Зоны повреждения сухожилия разгибателя
- Оригинальная классификация зон от I до VIII по Kleinert и Verdan.
- Дополнительная зона (IX) включает мышцы средней и проксимальной трети предплечья.
Разрыв блоковидных связок сухожилия
Разрыв кольцевидной связки А2
Открытое повреждение
Сочетается с оскольчатым переломом и повреждением стенки сухожильного влагалища, иногда с разрывом сухожилия сгибателя.
При переломе, разрыве блокового аппарата и сухожильного влагалища, а также при повреждении сухожилия, лучшим выбором может быть имплантация силиконового сухожильного спейсера при первом вмешательстве. Поврежденные образования слипаются вследствие рубцового процесса, и реабилитация очень трудна.
Подкожный разрыв блоковидных связок
- Встречается у альпинистов, гимнастов
- Обычно повреждается связка А2, иногда А4.
- Чаще страдают четвертый и третий пальцы
Обследование при закрытом повреждении кольцевидных связок
Рентгенография, чтобы исключить перелом.
УЗИ для получения изображения системы блоков.
- Т1 последовательность может выявить промежуток между сухожилием и костью
- Т2 последовательность выявляет синовит.
Лечение закрытого повреждения блоковидных связок
- Главным образом консервативное — терапия кисти
- Нестероидные противовоспалительные средства
- Короткий период покоя +/- иммобилизация
- Пластырь: Полоска пластыря шириной 1,5 см накладывается на уровне связки А2, что защищает от нагрузки в 500 Н
- Постепенное возвращение к легкой активности с использованием пластыря и защиты в виде кольца в течение 6-8 недель.
- Возвращение к полной активности через три месяца, с защитным пластырем следующие шесть месяцев.
- Хирургическая реконструкция
- При неэффективном консервативном лечении
- Позднее обращение
- Оборачивают основную фалангу трансплантатом из удерживающей связки разгибателей, синовиальной стороной к сухожилию.
- Реабилитация с пластырем с постепенным восстановлением активности.
Заболевания сухожилий
Седловидный синдром
- Редкое заболевание
- После повреждения с размозжением тканей или спонтанно
- Болезненная экскурсия между межкостными мышцами и межпястной связкой (между шейками пястных костей).
Лечение
- Растяжение межкостных мышц
- Ультразвук
- Инъекция кортизона
- Хирургическая мобилизация
Врожденные аномалии
- Часто встречаются, редко являются причиной боли или функциональной недостаточности.
- Бессимтомные аномалии могут служить причиной неправильной интерпретации данных физикального осмотра.
Длинная ладонная мышца
- Отсутствует в 15% случаев
- Имеет отношение к появлению синдрома карпального канала, так как эта мышца отсутствует лишь в 3% случаев этого нарушения.
- Используется как сухожильный трансплантат или при транспозиции сухожилий.
Длинный сгибатель первого пальца
- Аномалия Lindburg-Comstock: сухожильная перемычка или теносиновиальное сращение, соединяющее сухожилие длинного сгибателя первого пальца с сухожилием поверхностного сгибателя второго пальца.
- Выявлено в 25% случаев при исследовании на анатомическом материале.
- Вызывает боль из-за ограничения независимого сгибания второго и первого пальцев.
- Патогномоничным признаком является одновременное сгибание второго пальца при активном сгибании первого; боль в запястье, если блокируется сгибание второго пальца при сгибании первого.
- Является причиной беспокойства только у музыкантов.
- Методом лечения является рассечение соединяющих связей.
Поверхностный сгибатель пальцев
Поверхностные сгибатели второго, третьего и четвертого пальцев имеют индивидуальное мышечное брюшко и могут двигаться независимо.
Сухожилие поверхностного сгибателя пятого пальца:
- Может быть связано с сухожилием поверхностного сгибателя четвертого пальца, что приводит к ошибочной интерпретации физикальных данных при травме пятого пальца.
- В 60% случаев пятый палец имеет независимый поверхностный сгибатель
- В 20% случаев поверхностный сгибатель пятого пальца связан с поверхностным сгибателем 4 пальца.
- В 20% наблюдений нет явной функции поверхностного сгибателя пятого пальца
- Исследования, проведенные на анатомическом материале, показали, что сухожилие поверхностного сгибателя чаще всего имеется, но может быть связано с сухожилием глубокого сгибателя пятого пальца.
- Наличие связи между сухожилиями поверхностных сгибателей четвертого и пятого пальцев могут быть выявлены путем проведения стандартных и модифицированных тестов на сухожилие поверхностного сгибателя: пятый палец невозможно согнуть активно в проксимальном межфаланговом суставе при фиксации остальных пальцев в разгибании.
Длинная отводящая первый палец мышца
Значительные вариации в количестве сухожильных пучков и мест их прикрепления.
Пучки могут прикрепляться к:
- короткой отводящей первый палец мышце
- кости-трапеции
- основанию первой пястной кости
Возможно сращения сухожилия с сухожилием короткого разгибателя первого пальца.
Общий разгибатель пальцев
- Много вариантов
- Многочисленные варианты объясняют вариабильную недостаточность функции при разрыве или рассечении сухожилия разгибателя мизинца
- Разрыв разгибателя мизинца, который может быть предвестником разрыва сухожилий общего разгибателя пальцев при ревматоидном артрите, может пройти незамеченным, если не выполняется тест на независимое разгибание пятого пальца.
Щелкающий первый и трехфаланговые пальцы
Щелкающие пальцы у взрослых
Причины
- Узловое утолщение сухожилия сгибателя.
- Значительно чаще встречается у пациентов с диабетом и ревматоидным артритом
- Редко у больных с мукополисахаридозом, амилоидозом.
Клинические проявления
Чаще встречается у женщин среднего возраста. Обычно появляется спонтанно. Наиболее часто встречается на четвертом, третьем и первом пальцах. Защелкиванье или блокирование межфаланговых суставов трехфаланговых пальцев или первого пальца при сгибании и разгибании. Часто наиболее выражено по утрам. Болезненность в проекции сухожильного влагалища на уровне пястно-фалангового сустава. Первый палец иногда блокируется в разгибании. Стойкое блокирование трехфалангового пальца может привести к фиксированной сгибательной контрактуре на уровне проксимального межфалангового сустава.
Лечение
При умеренно выраженном проявлении возможно самопроизвольное раз решение.
Шинирование межфаланговых суставов в разгибании на ночь уменьшает блокирование утром, что вполне достаточно при умеренной выраженности заболевания.
Инъекции стероидов в сухожильное влагалище эффективны в 70% случаев: Менее вероятен эффект у больных диабетом
Рассечение кольцевидной связки А1 успешно в 95% случаев.
Чрескожное рассечение связки иглой в равной степени эффективно, без опасно и сокращает период выздоровления.
При длительном заболевании со стойкой контрактурой проксимального межфалангового сустава и утолщением сухожилия.
Рассечение кольцевидной связка А1 противопоказано для ревматоидных больных (может усугубить тенденцию к локтевой девиации пальцев). Пред почтительнее синовэктомия и резекция одной ножки сухожилия поверх ностного сгибателя.
Щелкающее запястье
Причины
- Утолщение сухожилий сгибателей или синовиальной оболочки ухудшает скольжение на уровне запястья.
- Иногда патологические изменения сухожилий разгибателей.
Клинические проявления
- По ходу сгибателей пальцев проксимальнее карпальной связки ощущается уплотнение. Пальцы могут блокироваться при сгибании или щелкать при разгибании.
- Сопровождается компрессией срединного нерва.
Лечение
- УЗИ или МРТ для исключения заболевания, приводящего к развитию опухоли, или теносиновита.
- Хирургическое лечение.
Анатомия тела: Сухожилия верхних конечностей
Сухожилия представляют собой фиброзные тяжи, похожие на веревку, и состоят из коллагена. У них есть кровеносные сосуды и клетки для поддержания здоровья сухожилий и восстановления поврежденного сухожилия. Сухожилия прикреплены к мышцам и костям.
Сухожилия — это фиброзные нити, похожие на веревку, сделанные из коллагена. У них есть кровеносные сосуды и клетки для поддержания здоровья сухожилий и восстановления поврежденного сухожилия. Сухожилия прикреплены к мышцам и костям. Когда мышца сокращается, она тянет за сухожилие, и сухожилие перемещает кость, к которой оно прикреплено, а также любые суставы, которые оно пересекает.
Перейти к:
Сухожилия глубокого сгибателя пальцев (FDP)
Сухожилия FDP помогают сгибать указательный, средний, безымянный и мизинец в суставах пальцев. Мышца, которая движет этими сухожилиями, — это общая мышца живота, которую разделяют все пальцы. Мышечный живот делится на 4 сухожилия. Они спускаются по предплечью и внутри запястного канала. Четыре сухожилия скользят в чехлах по руке и пальцам и вставляются в кость кончика пальца. Эти сухожилия расположены ближе к кости по сравнению с остальными сгибателями кисти и пальцев.Узнайте больше о травмах сухожилий сгибателей.
Сухожилия поверхностного сгибателя пальцев (FDS)
Сухожилия FDS помогают сгибать указательный, средний, безымянный и мизинец в суставе среднего пальца. Они питаются от общей мышцы живота, разделяемой всеми пальцами, которая делится на 4 сухожилия. Они движутся вниз по предплечью и внутри запястного канала. Как и сухожилия глубокого сгибателя пальцев, эти сухожилия скользят в влагалищах вдоль пальцев и кисти. На уровне пальцев каждое сухожилие разделяется на 2 отдельных шнура, а затем вставляется в среднюю кость пальца по обе стороны от сухожилия глубокого сгибателя пальцев, которое проходит дальше вниз по пальцу.
Сухожилия общего разгибателя пальцев (EDC)
Сухожилия EDC выпрямляют указательный, средний, безымянный и мизинец. Общий мышечный живот разделяют все пальцы. Сухожилия проходят вниз по предплечью через плотную ленту ткани поверх запястья. Полоса ткани или ретинакулум удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке. Затем четыре сухожилия продолжаются вдоль тыльной стороны руки и на каждом пальце. В пальце концы других сухожилий, которые начинаются в руке, соединяются с ними, заставляя пальцы двигаться.Вместе эти комбинированные сухожилия расширяют пальцы в трех суставах пальцев.
Сухожилие минимального разгибателя пальцев (EDM)
EDM выпрямляет мизинец. Он работает с общим разгибателем пальцев мизинца. Мышца живота находится в предплечье. Сухожилие проходит через жесткую повязку или ретинакулум на запястье и затем попадает в руку. Полоса ткани или ретинакулум удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке. Он работает с другими сухожилиями, которые прикрепляются к тыльной стороне или тыльной стороне пальца, чтобы выпрямить три сустава мизинца.Менее 50% людей рождаются с этим сухожилием.
Сухожилие собственного разгибателя (EIP)
Сухожилие EIP выпрямляет указательный палец. Он работает с общим разгибателем пальцев указательного пальца. У него есть собственный мышечный живот в предплечье, а затем, когда он становится сухожилием, он проходит через жесткую полосу или удерживающее кольцо в запястье. Полоса ткани или ретинакулум удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке. Он перемещается по руке и прикрепляется к тыльной стороне указательного пальца, чтобы выпрямить три сустава указательного пальца.
Сухожилие отводящего большого пальца (APL)
Сухожилие APL проходит на лучевой стороне запястья (на той стороне, на которой находится большой палец). Его мышечный живот находится в предплечье, а затем проходит через жесткую полосу или ретинакулум через запястье. Полоса ткани или ретинакулум удерживает сухожилия на месте, но позволяет им скользить вверх и вниз по руке. Он прикрепляется к пястной кости большого пальца и помогает отвести большой палец от остальной руки. Это сухожилие вместе с сухожилием сухожилия разгибателя может воспаляться и болеть.Воспаление этих двух сухожилий называется синдромом де Кервена.
Сухожилие длинного сгибателя большого пальца (FPL)
Сухожилие FPL сгибает большой палец. Это уникально для людей. Он начинается как мышца предплечья, а затем проходит как сухожилие в запястье через запястный канал. Затем он покрывается туннелем или оболочкой и вставляется в самую дистальную (самую дальнюю от тела) кость большого пальца.
Сухожилие длинного разгибателя большого пальца (EPL)
EPL выпрямляет самый дистальный (самый дальний от тела) сустав большого пальца.Его мышечный живот находится в предплечье, а сухожилие движется вдоль запястья и входит в третий отсек ленты, удерживающей сухожилия в положении на запястье. Затем он перемещается по выступающей части лучевой кости, которая действует как шкив. Он называется бугорком Листера. Затем сухожилие прикрепляется к самой дистальной кости большого пальца.
Сухожилие короткого разгибателя большого пальца (EPB)
Сухожилие EPB вместе с APL также отводят большой палец руки. Сухожилие EPB находится в предплечье, а затем проходит по лучевой стороне запястья.Это сухожилие также перемещается в первом отсеке ремешка, который удерживает сухожилия в положении на запястье. Он воспаляется при условном синдроме де Кервена.
Сухожилие лучевого сгибателя запястья (FCR)
Сухожилие FCR — одно из двух сухожилий, сгибающих запястье. Его мышечный живот находится в предплечье, затем проходит по внутренней стороне предплечья и пересекает запястье. Он прикрепляется к основанию костей второй и третьей руки. Он также прикрепляется к трапеции на одной из костей запястья.
Сухожилие локтевого сгибателя запястья (FCU)
Сухожилие FCU — одно из двух сухожилий, сгибающих запястье. Его мышечный живот находится в предплечье. Сухожилие проходит по внутренней стороне предплечья со стороны мизинца и пересекает запястье. Он прикрепляется к кости запястья, гороховидной кости, а также к 5-й кости кисти.
Сухожилие длинной ладонной мышцы
Сухожилие длинной ладонной мышцы — это сухожилие, выполняющее очень мало функций в руке. Около четверти населения не имеет этого сухожилия.У остальных это сухожилие разного размера. Его мышечный живот находится в предплечье. Он входит в запястье и соединяется с фасцией ладони. Это сухожилие часто используют для восстановления других сухожилий.
Сухожилие короткого лучевого разгибателя запястья (ECRB)
Сухожилие ECRB является одним из трех сухожилий, включая ECRL и ECU, которые действуют вместе, сгибая запястье назад. Его мышечный живот находится в предплечье, а затем переходит на сторону большого пальца запястья на задней части предплечья. Вместе с ECRL он прикрепляется к основанию костей руки.Он короче и толще, чем ECRL.
Сухожилие длинного лучевого разгибателя запястья (ECRL)
Сухожилие ECRL действует вместе с ECRB и ECU, сгибая запястье назад. ECRL и ECRB также помогают сгибать запястье в направлении большого пальца. Его мышечный живот находится в предплечье. Он тоньше и длиннее, чем ECRB. Он проходит по тыльной стороне предплечья и прикрепляется к основанию костей кисти.
Сухожилие локтевого разгибателя запястья (ECU)
Сухожилие ECU работает вместе с ECRL и ECRB для выпрямления запястья.Он отличается от этих двух других сухожилий тем, что перемещает запястье в направлении мизинца. Его мышечный живот находится в предплечье. Сухожилие проходит вдоль заднего предплечья через бороздку в локтевой кости и прикрепляется к основанию костей кисти.
Сухожилие двуглавой мышцы
Двуглавая мышца имеет сухожилия на каждом конце мышцы. В плече оба сухожилия прикрепляются к большой плоской кости в верхней части туловища, называемой лопаткой. Затем мышечный живот пересекает всю руку и разделяется на два сухожилия.Одно сухожилие прикрепляется к кости предплечья, лучевой кости, а второе расширяется, чтобы присоединиться к фасции вдоль верхней части предплечья. Сухожилия выполняют 2 функции: сгибают локоть и поворачивают ладонь к небу.
Сухожилие трицепса
Сухожилие трицепса шире, чем большинство других сухожилий верхней конечности. Его мышечный живот находится на тыльной стороне плеча. Это сухожилие соединяются 3 мышечными брюшками. Он образует сухожилие около локтя и прикрепляется к наиболее костлявой выступающей части заднего локтя.Сухожилие локтя выпрямляет.
Сухожилие плечевой мышцы
Сухожилие плечевой мышцы работает вместе с двуглавой и лучевой мышцами, сгибая локоть. Мышечный живот находится в плече и образует толстое сухожилие, которое прикрепляется к внутренней стороне локтя. Его единственная функция — сгибать локоть.
Сухожилие плечевой мышцы
Сухожилие плечевой мышцы сгибает локоть, как плечевая мышца и двуглавая мышца. В отличие от этих других, мышечный живот в основном находится в верхней части предплечья, а сухожилие прикрепляется к запястью.Помимо сгибания локтя, он также помогает вращать запястье. (См. Изображение в разделе «Сухожилия запястья»)
Супинаторное сухожилие
Супинаторное сухожилие является источником этой короткой широкой мышцы. Сухожилие прикрепляется к плечевой кости рядом с локтем. Затем мышца прикрепляется к лучевой кости. Основное действие — вращение руки
Разгибатели запястья —
Де Кервена.
Отделения сухожилий разгибателей запястья представляют собой шесть туннелей, по которым сухожилия длинных разгибателей передаются из предплечья в руку
Они расположены на задней стороне запястья.Каждый туннель выстлан изнутри синовиальной оболочкой и отделен друг от друга фиброзными перегородками.
В этой статье мы рассмотрим анатомию отделов разгибателей запястья — их расположение, содержимое и клинические корреляции.
Рис. 1. Отделения сухожилий разгибателей запястья. [/ caption]
Отсек 1
Первый отсек разгибателя расположен на боковой, (радиальной) стороне запястья.Он передает два сухожилия:
- Разгибатель большого пальца стопы
- Abductor pollicis longus
Эти сухожилия образуют боковую границу анатомической табакерки.
[старт-клиника]
Тендосиновит Де Кервена
Теносиновит Де Кервена — это воспаление сухожилий в первом отделе разгибателя запястья, приводящее к боли и отеку запястья. Это наиболее часто встречается у женщин в возрасте от 30 до 50 лет, особенно у тех, чьи занятия или хобби связаны с повторяющимися движениями запястья.
Пациенты с теносиновитом Де Кервена часто жалуются на боль около основания большого пальца с сопутствующим отеком (вторичным по отношению к утолщению влагалища сухожилия). Движения, связанные с захватом или щипанием, особенно болезненны и трудны.
Консервативное лечение теносиновита Де Кервена включает рекомендации по образу жизни (избегание повторяющихся действий) и наложение шины на запястье . Инъекции стероидов в большинстве случаев уменьшают отек и снимают боль, и их можно повторить несколько раз, если наблюдается хороший ответ.
Для тех, кто не отвечает на консервативное лечение, хирургическая декомпрессия разгибательного отдела может быть выполнена под местной или общей анестезией.
[окончание клинической]
Отсек 2
Второй отсек разгибателя содержит сухожилия лучевого разгибателя запястья, длинного и короткого лучевого разгибателя запястья.
Этот отсек отделен от отсека 3 бугорком Листера — костным выступом дистальной части лучевой кости.
Отсек 3
В третьем отсеке проходит сухожилие длинного разгибателя большого пальца , которое образует медиальную границу анатомической табакерки.
Рис. 2. Задний отдел предплечья и [/ caption]
Отсек 4
Четвертый отсек разгибателя запястья передает сухожилия разгибателя пальца и указательный разгибатель пальцев.
Отсек 5
В пятом отсеке находится сухожилие минимального разгибателя пальцев и , которое входит в мизинец.
Отсек 6
Шестой отсек расположен на медиальной (локтевой) стороне запястья. Проводит сухожилие локтевого разгибателя запястья .
Анатомия сухожилий разгибателей пальцев: вариации и множественность
Мы стремились исследовать вариации сухожилий мышц разгибателей пальцев (ED), минимальных разгибателей пальцев (EDM) и прямых разгибателей пальцев (EIP). Наше исследование проводилось на 43 трупах плода (86 конечностей) в возрасте от 17 до 40 недель беременности.Количество сухожилий ED варьировалось от трех до шести, проксимальнее удерживающего элемента разгибателя (ER), и от трех до восьми, дистальнее ER. Чаще всего у ED было четыре сухожилия, проксимально и дистально от ER. Чаще всего удваивались сухожилия ED безымянного пальца. Согласно классификации фон Шредера, наиболее распространенным типом juncturae teninum (JT) был тип 1 во втором межпястном пространстве (IMCS), тип 2 — в третьей IMCS и тип 3r — в четвертой IMCS. Количество сухожилий EIP и EDM варьировалось от одного до двух и от одного до пяти соответственно.Двойные сухожилия EIP вставлены как в локтевую, так и в ладонную стороны разгибателя пальцев второго пальца, о чем не сообщалось в литературе. В нашем исследовании 7% рук имели вариантные мышцы. В 4,7% рук наблюдался общий разгибатель пальцев, в то время как собственный разгибатель пальцев и короткий разгибатель пальцев рук наблюдались в 1,2% и 1,2% рук, соответственно. Знание распространенности сухожилий ED, EDM и EIP и их вариаций во внутриутробном периоде должно помочь в лечении частичной потери функции кисти или травмы после рождения и в коррекции врожденных деформаций кисти.
Dans cette étude, nous avons cherché étudier en détail les вариации сухожилий пальцевого разгибателя (ED), минимального разгибателя пальцев (EDM) и собственного разгибателя пальцев (EIP). Notre étude a été réalisée sur 43 cadavres de fœtus de 17 à 40 семен беременности. Конструкция сухожилий ED варьирует от 3 до 6 проксимальных размеров в восстановлении экстензоров и от 3 до 8. Le nombre des сухожилий ED — это привычный элемент четвертичного, а также проксимальный и удаленный для восстановления экстензора.Le plus souvent, le tenon de l’extenseur du quatrième doigt était dupliqué. Intertendineuses les plus courantes étaient de type 1 dans le deuxième espace intermétacarpien (EIM), de type 2 dans le troisième EIM, и type 3r dans le quatrième EIM, по классификации фон Шредера. Число сухожилий EIP и EDM варьируется от 1 до 2, и от 1 до 5. Противоречие à la littérature, dans notre étude, nous avons observé l’insertion de deux сухожилий на l’EIP sur les Faces ulnaire et palmaire du dryon ED se longant jusqu’au deuxième doigt.Dans notre étude, des Musculaires Musculaires onté observées dans 7% of mains; 4,1% d’entre eux étaient des Extensor indicis et medii communis (EIMC), 1,2% des Extensor medii proprius и 1,2% des Extensor digitorum brevis manus. Сохранение превалентности сухожилий ED, EDM и EIP и другие вариации подвесного периода плодородия, направленного на возвращение части основных функций или благословение после рождения и исправления конгенированных аномалий.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Разрывы сухожилий разгибателей — Natrona Heights, PA
Разрывы сухожилий разгибателей вызваны травмой пальца, кисти или руки. Травма обычно является результатом травматического события, в результате которого возникают рваные раны, то есть глубокие порезы.
Анатомия сухожилий разгибателей (сухожилий, разгибающих или выпрямляющих палец) очень сложна.
- Сухожилия прикрепляют мышцы к кости. Мышцы сухожилий-разгибателей руки расположены в предплечье и становятся сухожилиями непосредственно перед лучезапястным суставом.
- Сухожилие разгибателя пальца ( Extensor Digitorum ) проходит по тыльной стороне кисти до сустава или сустава MCP . Он прикрепляется к фиброзной ленте, которая называется Sagittal Band .
- Эта полоса оборачивается вокруг основания кости первого пальца ( Проксимальная фаланга ). Это приспособление позволяет Extensor Digitorum подтягивать палец вверх в суставе MCP и вытягивать палец в суставе.
- Extensor Digitorum затем перемещается дальше, чтобы прикрепиться к средней фаланге , или кости среднего пальца.На тот момент он называется Central Slip .
- Вытягивание или натяжение на центральном зажиме выпрямляет или расширяет средний шарнир , или шарнир PIP .
- Расширения разгибателя пальцев, называемые боковыми лентами , выходят с обеих сторон разгибателя пальцев и соединяются сухожилиями небольших внутренних мышц, расположенных глубоко в руке.
- Боковые ленты идут к последней кости ( Дистальная фаланга ) и соединяются с ней.Они образуют сухожилие Terminal , которое используется для удлинения или выпрямления последнего стыка ( DIP-стык ).
- Сухожилия разгибателей на этом уровне покрыты перитеноном , гладким слоем ткани, который позволяет скользить.
Сухожилия разгибателей, как правило, тоньше, чем сухожилия мощных сгибателей, и скользят вместе, как лист, по пальцу. Механизм разгибателя очень сложный, элегантный и тонкий.
Причины: о рваных ранах
Рваные раны, т.е.е. глубокие разрезы сухожилия разгибателя можно классифицировать по их расположению. Обычные места расположения:
- над DIP-соединением или конечной связкой
- над PIP-суставом или центральным накладным элементом
- в руке или Extensor Digitorum
Разрывы также могут различаться по их причинам и виду. Например:
- Порезы могут быть результатом чего-то острого, например ножа или стекла; или чего-то зазубренного, например бензопилы или настольной пилы.
- Рваные раны могут быть полными или частичными.
- Порезы могут быть чистыми или грязными (т. Е. С инородным материалом в ране).
- Разрывы сухожилия разгибателя могут вызвать боль и скованность пальца или неспособность разогнуть палец.
- Разрывы на стыке DIP и поражение конечного сухожилия могут привести к деформации пальца молотка или лебединой шеи. (Для получения дополнительной информации см. палец молотка / перелом или деформация «лебединая шея».)
- Разрывы на стыке PIP с вовлечением центрального скольжения могут привести к деформации бутоньерки.(Для получения дополнительной информации см. Деформация бутоньерки .)
- Разрывы на суставе MCP или в руке могут привести к обвисанию пальца на суставе или суставе MCP. Иногда разрыв Extensor Digitorum вокруг сустава MCP не вызывает обвисания пальца и может быть пропущен.
Диагноз
Одна вещь, которую мы должны помнить при обследовании пациентов, заключается в том, что между сухожилиями разгибателей и разными пальцами также существуют межслойные связи, называемые Juncturae Tendineae .Они расположены проксимальнее сустава MCP на тыльной стороне кисти. Сухожилия разгибателей соседнего пальца могут натягивать пораженное сухожилие через его сочленения и маскировать разрыв сухожилия. Поэтому мы как медицинские работники обязаны проводить это различие.
Имея это в виду, диагностика разрывов сухожилий разгибателей включает тщательное обследование руки и проверку функции разгибателя.
Лечение
Небольшие разрывы сухожилия, затрагивающие только часть сухожилия, можно лечить консервативно после восстановления кожи.Пока сухожилие заживает и разрешается движение пальца, можно использовать шину или тейп на соседний палец.
В случаях, когда разгибание пальцев слабое или отсутствует, для восстановления функции обычно требуется операция. Во время операции разрыв обычно немного расширяется, чтобы открыть доступ к концам сухожилия. Рана исследуется, и любые другие поврежденные структуры ремонтируются. Затем сухожилие восстанавливают несколькими небольшими, но прочными швами. После этого накладывается защитная повязка и шина.Диапазон движений сухожилия разрешен, когда сухожилие в достаточной степени зажило. Это будет отличаться от случая к случаю, в зависимости от прочности сухожилия и ремонта в этом месте. После заживления сухожилия будет использоваться агрессивная терапия для восстановления движения и силы.
Эта операция обычно выполняется амбулаторно с местной дежурной или сумеречной анестезией или подмышечной блокадой. Риски, связанные с этой травмой и хирургическим вмешательством, включают риски, связанные с анестезией, проблемы с заживлением ран или инфекцию, жесткость пальца или неудачный ремонт.В случае рубцевания может потребоваться более поздняя операция по освобождению сухожилия (тенолиз) или сустава (капсулотомия).
В случаях, когда часть сухожилия разгибателя была потеряна (например, травма дробилки) или не может быть восстановлена, может потребоваться трансплантат или перенос сухожилия разгибателя. В этой ситуации часть сухожилия разгибателя из другой донорской области сращивается с сухожилием разгибателя для восстановления. В случае переноса сухожилие разгибателя перенаправляют на необходимый палец вместе с его мышцей, чтобы заменить поврежденное сухожилие разгибателя.
Это не просто травма сухожилия
Широко распространено мнение, что травмы разгибателя сухожилия представляют собой простую проблему, с которой относительно легко справиться. Однако эти травмы могут быть сложными и требовать глубокого понимания анатомии для достижения наилучших функциональных результатов. Когда в предплечье возникают разрывы, как в зонах VIII и IX, восстановление сухожилия и мышцы разгибателя, а также заднего межкостного нерва (PIN) часто затруднено. Обзор литературы показывает мало рекомендаций и внимания к этим травмам.Мы представляем четырех пациентов с травмами зон VIII и IX, а также обзор хирургической техники, послеоперационной реабилитации и жемчужин, которые могут быть полезны тем, кто лечит эти травмы.
1. Введение
Преобладает мнение, что с травмами сухожилий разгибателей нетрудно справиться, потому что все они имеют хорошие результаты [1, 2]. Это может быть связано с тем, что разгибание руки не является существенным для нормального функционирования, а небольшие потери в разгибании легко компенсируются за счет избыточности, встроенной в систему сухожилий разгибателя [1].Кроме того, это может быть связано с поверхностным расположением этих сухожилий, что делает их более доступными, чем сухожилия сгибателей [3, 4]. Это предположение также может объяснить нехватку литературы о отдаленных результатах восстановления сухожилий разгибателей [5] и о том, как лечить травмы сухожилий разгибателей, особенно в зонах VIII и IX (по классификации Verdan) [6]. Недавно мы вылечили четыре из этих травм: три в результате нападения с применением мачете и одно в результате падения на битое стекло. Травма мачете похожа на травму от перелома «дубинкой», поскольку это естественный рефлекс — защищать лицо / голову предплечьем во время атаки.Цель этого исследования — подчеркнуть, что травмы сухожилий разгибателей в зонах VIII и IX являются сложными из-за близости мышечно-сухожильного соединения и повреждения заднего межкостного нерва (PIN). Мы предлагаем хирургическую технику лечения этих пациентов.
2. Материалы и методы
Это ретроспективный обзор четырех пациентов, поступивших в наше учреждение в период с 6 июля 2008 г. по 9 июня 2009 г. с травмами зон VIII и XI. Зона VIII определяется как проксимальнее синовиальных влагалищ сухожилий разгибателей запястья, удерживающего разгибатели, и включает дистальную четверть предплечья.Зона XI определяется как проксимальные три четверти предплечья [7]. На троих пациентов напали мачете, а один упал на битое стекло. Всем этим пациентам было проведено первичное оперативное лечение старшим хирургом. У трех пациентов были разрывы заднего межкостного нерва в дополнение к множественным разрывам сухожилий-разгибателей. После того, как наш институциональный наблюдательный совет одобрил это исследование, эти пациенты дали информированное согласие на участие в исследовании. Все четыре случая показаны ниже.Результаты пациентов оценивались по методу Даргана [2]: отличные, без задержки при сгибании или разгибании; хорошо, нет отставания при сгибании, отставание в разгибании не более 15 градусов; нормальный, расстояние между мякотью и ладонью 2 см или меньше, отставание в выдвижении от 15 до 45 градусов; и бедные, расстояние между мякотью и ладонью более 2 см, отставание в разгибании более 45 градусов. Мы не проводили статистический анализ. Кроме того, для иллюстрации анатомии было выполнено вскрытие трупа.
3. Корпус серии
3.1. Дело № 1
Первый случай — это 30-летний мужчина с доминированием правой руки с 12-сантиметровым разрывом от мачете в средней части предплечья.Во время осмотра он не мог развести большой или какой-либо из пальцев и мог только вытянуть запястье в радиальном направлении. На рентгенограммах виден перелом локтевой кости от мачете. Его доставили в операцию в день травмы, и было обнаружено, что у него были разорваны все сухожилия разгибателя, за исключением длинного лучевого разгибателя запястья (ECRL) и 10% короткого лучевого разгибателя запястья (ECRB). Также были разорваны основной ствол и две ветви ПИН. Глубина раны заканчивалась у локтевой кости, где был неполный перелом, представляющий остановку пути мачете локтевой костью.
С точки зрения хирургической техники рана расширена проксимально и дистально. Кожа и подкожно-жировой слой были приподняты в виде лоскутов. Отдельные фасциальные отсеки были вырезаны для экспонирования. Когда были обнаружены сухожилия, они были помечены модифицированным способом Кесслера с помощью 2.0 Ticron, оставив концы длинных для последующего ремонта. Если соответствующее сухожилие можно было легко найти, оно также было помечено, и швы на обоих концах сухожилия зажимались кровоостанавливающим зажимом.
Ремонт должен выполняться от глубокого к поверхностному, чтобы поверхностный ремонт не препятствовал ремонту более глубокой конструкции.В этом случае PIN-код был самой глубокой структурой, которую нужно было отремонтировать. Концы нервов были рассечены проксимально и дистально, так что первичная репарация без натяжения могла быть достигнута с помощью нейлона 8,0 с использованием увеличения лупы 2,5x. На каждый нерв наложили по два шва. После восстановления PIN-кода были устранены разрывы сухожилий.
Первичное восстановление было выполнено на общем разгибателе пальцев (EDC) среднего и безымянного пальцев, длинном отводящем большом пальце (APL) и локтевом разгибателе запястья (ECU).Было обнаружено и восстановлено только одно сухожилие-разгибатель мизинца. Скорее всего, это был минимальный разгибатель пальцев (EDM), и у пациента не было EDC мизинца. EDC к индексу тоже был отремонтирован. Мы полагали, что сухожилие и мышца собственного разгибателя (EIP) не были повреждены, так как их начало было дистальнее места повреждения, но при осмотре разгибателя указательного пальца не было из-за разрыва ПИН. Мы считаем, что то же самое относится и к короткому разгибателю большого пальца (EPB). Поскольку длинный разгибатель большого пальца (EPL) был разорван очень проксимально в сухожильно-мышечном соединении, проксимального сухожилия для восстановления не было.Поэтому был выполнен сквозной перенос на средний палец EDC. Аналогичным образом, восстановление EDC на указательном пальце не было надежным проксимально, поэтому для дополнения / замены первичного восстановления был выполнен перенос из стороны в сторону на EDC безымянного пальца.
Рана была обильно промыта и кожа закрыта нейлоном 4.0. Была наложена повязка, а также наложена ладонная шина ниже локтя, при этом рука находится в внутреннем положительном положении, включая колючку большого пальца и запястье с разгибанием на 20 градусов. Этот пациент не вернулся для последующего наблюдения.
3.2. Дело № 2
Второй случай — 13-летний мужчина с доминированием левой руки, получивший разрыв на стыке средней и проксимальной трети правого тыльного предплечья после падения на большой кусок стекла. Он не мог вытянуть большой и мизинец, а мог только радиально вытянуть запястье. На рентгенограммах виден небольшой кусок стекла на уровне травмы. Во время операции были полные разрывы EPL, EDC мизинца и ECU.Произошел неполный разрыв EDM. Также было обнаружено, что основной ствол и две ветви ПИН были пересечены. Также был неполный перелом локтевой кости от стекла.
EPL была повреждена в проксимальном отделе сухожильно-мышечного соединения, поэтому проксимально не было собственно сухожилия. 2.0 Тикрон вводили в виде восьмерки проксимально в мышце и любой доступной фасциальной ткани, включая внутримышечные перегородки. Травма EPL была глубокой по отношению к повреждению нерва, поэтому ее сначала вылечили.Затем был отремонтирован основной ствол ПИН диаметром 2 мм нейлоном 8.0. Две меньшие ветви были отремонтированы нейлоном 9,0. Основной ствол и одна из меньших ветвей находились под некоторым напряжением, несмотря на мобилизацию нервов проксимально и дистально. Таким образом, вокруг этих двух восстановленных участков была наложена коллагеновая пленка для нервов типа I (NeuroMend, Stryker Orthopaedics, Mahwah, New Jersey). Из-за мускульно-сухожильного уровня повреждения мизинца EDC и EDM, кратная восьмерка 0.0 Швы Ticron накладывались на любое доступное сухожилие, но проксимально оставалось только мышечное вещество. В блоке управления двигателем было сухожилие проксимальнее и дистальнее уровня травмы, поэтому использовался 0,0 тикрон по модифицированной методике Кесслера, дополненной горизонтальным матрасом.
После операции ему наложили шину с разгибанием запястья на 20 градусов и разгибанием пальцев и большого пальца на 2 недели. Через 2 недели ему наложили гипсовую повязку из-за проблем с комплаентностью, учитывая его возраст, на 4 недели с разгибанием запястья на 20 градусов и разгибания большого пальца и пальца.Движение пальца в пределах шины было начато с трудотерапии (ОТ). Через 6 недель иммобилизация была прекращена, и были начаты полноценные активные и пассивные движения. Упражнения с сопротивлением были начаты в 3 месяца. К 7 месяцам он полностью восстановил функции и почти полный диапазон движений с оценкой по Даргану хорошо. Диапазон движений пястно-фалангового сустава мизинца составляет 15/85 градусов по сравнению с 20/85 градусов на левой стороне (рисунки 1 (a) –1 (d)). Его межфаланговое разгибание большого пальца составляет 40 градусов, когда MCP удерживается в сгибании, и 20 градусов, когда проксимальная фаланга разгибается.С левой стороны он может выдвигаться на 60 градусов и 35 градусов соответственно. Он также может разгибать запястье без радиального отклонения.
3.3. Дело № 3
Третий случай — 17-летний мужчина с доминированием правой руки, получивший удар мачете в середину левого тыльного предплечья. Он получил 10-сантиметровый разрыв, распространившийся до локтевой кости. Он не мог развести большой, средний, безымянный и мизинец. Он мог вытянуть запястье только в радиальном направлении. Рентгенограммы снова показывают перелом от мачете в середине локтевой кости (Рисунки 2 (а) и 2 (б)).Он был доставлен в операцию в течение 24 часов после травмы, и были обнаружены разрывы указательного, среднего, безымянного и мизинца EDC, EDM, EPL и ECU. Также был разорван задний межкостный нерв с зазором 1 см. Даже после мобилизации нерва первичное восстановление без напряжения не могло быть достигнуто, поэтому Neuroflex, гибкий коллагеновый канал I типа (Stryker Orthopaedics, Mahwah, New Jersey), был использован в качестве канала для закрытия разрыва. Нервный канал фиксировали двумя нейлоновыми швами 9,0 на проксимальном и дистальном концах.Первичная пластика сухожилия была выполнена с использованием 2.0 Vicryl по модифицированной методике Кесслера, дополненной горизонтальным матрасным швом. В послеоперационном периоде была наложена шина, фиксирующая его запястье в разгибании на 20 градусов, а пальцы и большой палец в полном разгибании. Он был потерян для продолжения.
3.4. Дело № 4
Четвертый случай — 18-летний мужчина с доминантой правой руки, на которого напали мачете. Его рваная рана была длиной 3 см и располагалась в средней трети локтевой части левого тыльного предплечья.Он не мог вытянуть средний, безымянный и мизинец пальцы. Он смог вытянуть запястье только в радиальном направлении. На рентгенограммах снова виден перелом локтевой кости от мачете (Рисунки 3 (a) и 3 (b)). Во время операции его травма включала разрывы указательного, среднего, безымянного и мизинца EDC, EDM и ECU. У него не было травмы PIN-кода. Ему было выполнено первичное восстановление сухожилия с использованием 3.0 Fiberwire (Arthrex, Неаполь, Флорида) по модифицированной методике Кесслера, дополненной горизонтальным матрасным швом.Ремонт ЭБУ был дополнен эпитендинным ремонтом нейлоном 5.0. Его пальцы и запястье были иммобилизованы в положительном положении на 2 недели после операции. Во время двухнедельного визита ОТ изготовил ладонную шину запястья, которая включала сустав MCP в разгибании, а запястье разгибалось на 20 градусов. Терапия была начата с активной и пассивной ПЗУ без ограничения упражнений с сопротивлением. Шина была снята через 6 недель, и началось укрепление. При последнем обследовании через семь месяцев он показал отличные результаты по классификации Даргана.Он восстановил полное разгибание третьего, четвертого и пятого пальцев, а также нормальное разгибание запястья (Рисунки 4 (a) –4 (e)). Его единственная жалоба заключалась в умеренной скованности при разгибании запястья.
4. Обсуждение
Предполагается, что с травмами разгибательных сухожилий легко справиться, потому что все они имеют хорошие результаты [1, 2], и часто наименее опытный хирург справляется с этими травмами не в идеальных условиях [2]. Это может объяснить нехватку литературы о повреждениях сухожилий разгибателей в зонах VIII и IX, которые, по нашему мнению, являются серьезными травмами и являются предметом внимания данной статьи.Анатомически дорсальное предплечье имеет поверхностный и глубокий слой мускулов. Перечисляя мышцы от лучевой до локтевой, поверхностный слой состоит из ECRL, ECRB, EDC, EDM и ECU. Снова от лучевого к локтевому, глубокий слой состоит из APL, EPB, EPL и EIP. ПИН входит в отсек тыльного предплечья, разделяя две головки супинатора и выходя из-под Аркады Фрозе. Затем он перемещается между поверхностным и глубоким мышечными слоями, обеспечивая иннервацию этих мышц.
Помимо знания анатомии тыльного предплечья, есть и другие советы, которые помогут сопоставить концы сухожилий, включая сопоставление содержимого проксимального и дистального отделов отдельных фасциальных отделов, которые также были разорваны, а также оценку радиального / локтевого и поверхностного / глубокого расположения сухожилия и мышцы живота. Наконец, концы сухожилий часто втягиваются в брюшко мышц и должны быть идентифицированы путем рассечения.
Повреждение мачете по механизму аналогично травме «дубинкой», поскольку это естественный рефлекс защиты лица и головы путем блокирования объекта тыльной стороной предплечья.Во всех наших случаях, включая случай со стеклом, была вмятина, оставленная мачете или стаканом, представляющая собой прекращение движения острого предмета костью. То, как предплечье представлено с точки зрения вращения и где (проксимальное / дистальное расположение) будет нанесено удар по предплечью, будет определять, какое и сколько сухожилий разгибателей будет повреждено. Соответственно, во всех наших случаях ЭБУ был поврежден из-за его дорсального, локтевого расположения и прилегания к локтевой кости.
Непосредственная близость PIN-кода к месту повреждения делает его участие вероятным, как показано в нашей серии случаев с вовлечением PIN-кода в трех из четырех наших случаев (рис. 5).Это подчеркивается в случае № 1, когда у пациента отсутствовала функция EIP и EPB не из-за повреждения мышечно-сухожильного аппарата, а из-за повреждения нерва. При разрывах зоны IX, когда APL, EPL, EPB и EIP не работают, следует подозревать, что повреждение PIN-кода является единственной причиной или частью причины дисфункции (Рисунок 6). Это связано с тем, что их истоки являются наиболее дистальными из всех мышц-разгибателей предплечья и иннервируются PIN-кодом в последнюю очередь [8].Оценка указательного пальца усложняется тем, что и указательный EDC, и EIP расширяют его. Таким образом, когда указательный палец не может разгибаться, это свидетельствует о дисфункции обоих этих сухожилий, но для разрыва зоны IX характер повреждения, скорее всего, состоит из разрыва мышечно-сухожильного блока указательного EDC и пересечения PIN-кода до EIP. И наоборот, если EIP не поврежден (гиперэкстензия указательного пальца на MCP возможна при сгибании других пальцев), то часть сухожильных мышц и его иннервация не повреждены.Если есть какое-либо повреждение PIN, оно затрагивает только ветвь без EIP, а не главный ствол, поскольку EIP обычно является последней иннервируемой мышцей-разгибателем [8].
Разрывы на тыльной стороне предплечья уникальны по сравнению со всеми разрывами верхних конечностей, поскольку при оценке травмы необходимо учитывать вовлечение двигательного нерва. На дорсальной стороне разрывы дистальнее зоны VIII включают повреждение только сухожилий, и любое поражение нерва будет только сенсорным по своей природе в виде поверхностного лучевого сенсорного нерва.На ладонной стороне разрывы ладонной части пальцев затрагивают сухожилие, пальцевые сенсорные нервы и, возможно, пальцевые артерии. Разрывы в ладонной части запястья могут затрагивать двигательные волокна срединного и локтевого нервов, но, за исключением иннервации пронатора передним межкостным нервом (AIN), иннервация не происходит в месте травмы. Травмы, затрагивающие двигательные нервы на уровне мышечной иннервации, наблюдаемые в разгибательных зонах VII и IX, могут возникать только при глубоких рваных ранах ладони, которые относительно редки, хотя и не являются чем-то неслыханным, с внутренними или с рваными ранами проксимального отдела предплечья, которые встречаются редко, с мышцами сухожилий сгибателей.
Поскольку эта картина травм сбивает с толку, мы разработали классификацию травм, описывающую разрывы мышечно-сухожильных единиц с вовлечением иннервирующего нерва или без него. Тип I включает повреждение только двигательного нерва и находится проксимальнее мышечной иннервации. Мышечно-сухожильный аппарат не поврежден, но он поврежден из-за повреждения нерва. Тип II включает повреждение мышечного вещества в месте возникновения мышцы, при этом (а) это частичный разрыв и (б) полный разрыв.Если поражение нерва отсутствует и повреждение находится на месте возникновения, будь то частичный или полный разрыв, должен быть какой-то проксимальный якорь, за который мышечно-сухожильный блок будет натягиваться во время выстрела, так что некоторая его функция будет сохранена. Тип II (n) включает нерв. Тип II (n) a теоретически будет сохранять некоторую мышечно-сухожильную функцию, поскольку проксимально иннервируемая мышца может стрелять и тянуть за частичную рваную рану и, в конечном итоге, тянуть дистальное сухожилие. Тип II (n) b теоретически не сохранит функцию, так как не будет иннервируемой мышцы, которая тянула бы дистальное сухожилие.Тип III включает повреждение мышечно-сухожильного соединения дистальнее от начала мышцы, причем (а) частичное и (б) полное. В этом типе частичное повреждение (Тип IIIa) сохранит некоторую функцию мышечно-сухожильного аппарата, в то время как полное повреждение (Тип IIIb) не будет, потому что не будет прикрепления блока проксимально. Тип III (n) включает повреждение нервов. Частичные травмы (Тип III (n) a) сохранят некоторую функцию, а полные травмы (Тип III (n) b) — нет. Травмы IV типа включают только сухожилие ((а) частичный разрыв, (б) полный разрыв без повреждения нерва, Тип I: только повреждение двигательного нерва проксимальнее мышечной иннервации, без повреждения мышечно-сухожильного узла Тип II: повреждение мышечного вещества в место происхождения мышцы, (а) частичный разрыв, (б) полный разрыв.Тип II (n): выше плюс моторное (n) повреждение Тип III: повреждение мышечно-сухожильной области дистальнее мышечного происхождения, (a) частичный разрыв, (b) полный разрыв Тип III (n): выше плюс моторный (n) Тип IV: повреждение только сухожилия, без повреждения нерва, (а) частичный разрыв, (б) полный разрыв.
При таких травмах должны быть в наличии микрохирургические инструменты. Нередко первичное восстановление без натяжения невозможно даже при мобилизации нервных окончаний. В одном из наших случаев нам понадобился нервный провод, чтобы закрыть зазор в 1 см, несмотря на то, что процедура проводилась в течение 24 часов после травмы.В другом случае при двух из трех ремонтов было некоторое натяжение, и была использована нервная повязка. Таким образом, важно иметь доступный нервный провод, обертку или аллотрансплантат (Avance, Axogen) и дать пациенту согласие на возможный аутотрансплантат, если это предпочтение хирурга.
С точки зрения восстановления мышечно-сухожильного аппарата полезно знать анатомию тыльного отдела предплечья. Знание этой анатомии поможет правильно подобрать травмированные сухожилия и мышцы разгибателей. Советы, которые помогут сопоставить концы сухожилий, включают сопоставление содержимого проксимального и дистального отделов отдельных фасциальных отделов, которые также были разорваны.Например, сухожилие EPB более радиально по отношению к EPL, но его начало находится более дистально. Другая жемчужина должна соответствовать структурам как в лучевой / локтевой, так и поверхностной / глубокой локализации. Поскольку для восстановления может потребоваться множество сухожилий, будет полезно пометить сухожилия модифицированным способом Кесслера и зажать конец шва, как это делается во время ремонта «спагетти-запястья» (разрывы ладонной части запястья). Если соответствующий конец сухожилия найден, пережатие пары швов на совпадающих концах сухожилия будет поддерживать порядок восстановления.Кроме того, будет полезно сопоставить содержимое соответствующих отсеков. Помимо местоположения, концы сухожилий можно подобрать по размеру и относительной длине каждого конца. Последовательность восстановления должна интуитивно выполняться от глубокого к поверхностному, будь то сухожилие / мышца или нерв, чтобы поверхностные структуры не препятствовали восстановлению более глубоких. Наконец, концы сухожилий часто втягиваются в брюшко мышц и должны быть идентифицированы путем рассечения.
Еще одним сложным аспектом восстановления зон VIII и IX является место повреждения сухожильно-мышечного соединения.Отсутствие собственно сухожилия в проксимальном направлении часто приводит к недостаточной фиксации шва в проксимальном направлении. Любая доступная фасция проксимально, будь то внутримышечные фасциальные перегородки или даже фасция компартмента, используется для усиления восстановления. Если это не удается или необходимо дополнить слабый ремонт, можно выполнить перенос из стороны в сторону. В соседнем мышечно-сухожильном отделе может быть больше собственно сухожилий проксимально, что обеспечит более проксимальную фиксацию восстановления. Этот метод использовался Takami и его коллегами при травматическом разрыве сухожилий разгибателей в сухожильно-мышечном соединении, где они часто находили прямое восстановление «невозможным» [3].Обратной стороной этой техники является то, что она препятствует независимому разгибанию пальцев и создает «массовое действие» разгибания пальцев. Однако конструкция системы сухожилий разгибателей с общим мышечным животом EDC, соединением сухожилий и межсухожильной фасцией делает разгибание пальцев независимым явлением [9]. Независимое разгибание пальцев происходит для указательного и мизинца из-за дополнительных сухожилий к EDC, EIP и EDQ соответственно. Последняя альтернатива, когда разрыв составляет 50% или более, по крайней мере, двух мышечных животов, заключается в использовании трансплантата-разгибателя ладонной мышцы или пальца ноги для вплетения в поверхностный и глубокий эпимизий, а затем сшивание концов между собой способом Pulvertaft [10]. .
Что касается послеоперационного протокола при травмах зоны VIII, в некоторых литературах рекомендуется статическая иммобилизация в течение 5–6 недель с вытянутым запястьем на 45 градусов [11], в то время как другие рекомендуют такое же положение запястья, а также пястно-фаланговые суставы через 15–6 недель. Сгибание на 20 градусов в течение 4–5 недель [7]. Третьи рекомендуют шинировать локоть при сгибании, поскольку разгибатели исходят из латерального надмыщелка [12]. Некоторые выступают за динамическое шинирование, но при травмах разгибателей от зоны IV до VII с хорошими результатами [4].Наше общее правило заключается в том, что если мы удовлетворены силой ремонта, мы оставляем послеоперационную шину на две недели. При посещении через две недели после операции снимаются швы, и мы помещаем пациента в индивидуальную шину с запястьем с разгибанием 20 градусов и суставами пораженных пальцев MCP с сгибанием 70 градусов. Если поражено сухожилие EPL, сустав большого пальца MCP помещается в разгибание. Эти съемные шины носят постоянно, за исключением купания, терапии и домашних упражнений.В это время также начинается терапия, включающая активный и пассивный диапазон движений с ограничением упражнений с сопротивлением, без напряжения сгибания и разгибания пальцев. Однако, если мы не удовлетворены силой восстановления, как это часто бывает с разрывами на мышечно-сухожильном соединении из-за фиксации проксимального шва, мы можем статически наложить на них шину и начать терапию позже или установить съемную шину и начать терапию позже. . Терапия в таких ситуациях неустойчивого ремонта может быть такой же, как и в случае надежного ремонта, или может использоваться протокол пассивного движения.
Сухожилия разгибателей запястья: анатомия
Рис. 2.1
Первое дорсальное отделение запястья. Первый костно-фиброзный туннель расположен на радиальной стороне запястья (а). Он состоит из двух сухожилий, длинного отводящего большого пальца (Abd l) и короткого разгибателя большого пальца (Est b), оба из которых берут начало глубоко в локтевой стороне предплечья, в дорсальной части (средняя треть) локтевой кости, лучевой кости, и межкостная перепонка (б). Двигаясь к периферии (c, d), они становятся поверхностными и пересекают длинный лучевой разгибатель запястья (Est rlc) и brevis (Est rbc) — точку, известную как проксимальное пересечение (e, f) — перед входом в первый костно-фиброзный туннель.
По мере того, как они расширяются по периферии, они становятся более поверхностными (рис.2.1c, d), а их сухожилия пересекают сухожилия длинного и короткого радиальных разгибателей запястья — точка, называемая проксимальным пересечением (рис. 2.1e, f) — перед входом в первый костно-фиброзный туннель. На уровне шиловидного отростка лучевой кости сухожилия первого отдела стабилизируются ретинакулумом, который сонографически изображается как гипоэхогенная полоса, окружающая сухожилия и прикрепленная к кости (рис. 2.2). Длинный отводящий большой палец вставляется в латеральное основание первой пястной кости, а короткий разгибатель большого пальца — в дорсальное основание проксимальной фаланги большого пальца.
Рис. 2.2
Сетчатка первого отсека: Принципиальная схема; b Осевое Т1-взвешенное МРТ. На уровне шиловидного отростка лучевой кости длинный отводящий (Abd l) и короткий разгибатель (Est b) большого пальца стабилизируются ретинакулумом (a, b) (белые стрелки), который визуализируется на сонографии (c ) как гипоэхогенная структура, окружающая два сухожилия, прикрепленных к кости
Первый отсек характеризуется частыми анатомическими вариациями [ 6 ].Например, сухожилие длинного отводящего мышцы часто имеет несколько терминальных пластинок вместо одного прикрепления (рис. 2.3). Другой клинически значимый вариант — наличие дополнительной перегородки, разделяющей первый туннель в продольном направлении на две части. В этом случае патологические изменения могут быть ограничены только одним из двух сухожилий в компартменте (как правило, коротким разгибателем большого пальца) (рис. 2.4) (таблица 2.1).
Рис. 2.3
Первое дорсальное отделение запястья, анатомический вариант.Крепление длинного абдуктора является многослойным, а не одиночным
Рис. 2.4
Первое дорсальное отделение запястья, анатомический вариант. Первый костно-фиброзный туннель разделен на две части вертикальной фиброзной перегородкой (стрелка)
Таблица 2.1
Вставки и действия сухожилий разгибателя
Abductor pollicis longus | Первая пястная кость, основание | Перемещает первую пястную кость дорсально и радиально; помогает разгибать и отводить запястье |
Extensor pollicis brevis | Проксимальная фаланга большого пальца, дорсальная часть | Расширяет проксимальную фалангу; помогает разгибать и отводить запястье |
Extensor carpi radialis longus | Вторая пястная, дорсальная часть основания | Разгибает кисть | Третья пястная, дорсальная часть основания; некоторые волокна вставляются в основание второй и четвертой пястных костей | Разгибает запястье, отводит руку |
Extensor pollicis longus | Дистальная фаланга большого пальца дистальная фаланга; помогает разгибать и отводить запястье | |
Extensor digitorum communis | Средние и дистальные фаланги (основания) указательного, среднего, безымянного и мизинца | 9000, средний2 Удлиняет указательный , безымянный и мизинец; помогает разгибать запястье |
Extensor indicis proprius | Средняя фаланга (локтевая сторона) указательного пальца | Разгибает проксимальную фалангу указательного пальца; помогает удлинить запястье |
Extensor digiti minimi proprius |

