причины, симптомы и лечение. Клиника «Диамед» в Москве.
Анурия — полное прекращение выделения мочи в мочевой пузырь. Моча или просто не выделяется почками, или же она не может поступить в мочевой пузырь из-за возникших в верхних мочевых путях препятствий.
Причины анурии
Причины могут быть разные, соответственно и формы заболевания также могут быть разными со своими алгоритмами лечения. Кроме того, выделяют анурию детскую и взрослую. Есть также анурия у новорожденных, которая возникает при врожденном отсутствии почек. Стоит отметить, что если у новорожденных в самые первые 24 часа жизни нет мочи, это является нормой и не стоит путать ее с данным заболеванием. Если же задержка мочеиспускания больше – то причины анурии должны выясняться в срочном порядке под наблюдением врачей.
Симптомы анурии
Прежде всего, это отсутствие позывов к мочеиспусканию. Если же больше суток моча не выделяется, то симптомы анурии дополняются также симптомами почечной недостаточности: сухость во рту, рвота, головная боль, тошнота, кожный зуд. Так как моча не выделяется, в организме накапливаются продукты распада белков, а также хлориды, калий и органические кислоты. Происходит нарушение солевого и водного обменов. Нарастает концентрация азота в крови, что ведет к возникновению уремии, сопровождающейся сонливостью, слабостью, рвотой и поносом, одышкой, в некоторых случаях отеками.
Так как моча не выделяется, в организме накапливаются продукты распада белков, а также хлориды, калий и органические кислоты. Происходит нарушение солевого и водного обменов. Нарастает концентрация азота в крови, что ведет к возникновению уремии, сопровождающейся сонливостью, слабостью, рвотой и поносом, одышкой, в некоторых случаях отеками.
Лечение анурии начинается с дифференциации ее от задержки мочи. Если речь идет о детях, то задержка мочи может возникнуть или из-за спазма сфинктера мочевого пузыря, или же из-за того что мочеиспускание болезненно для ребенка. Анурия у детей, также как и у взрослых требует госпитализации. Лечение анурии должно проводиться строго под наблюдением опытных врачей в клинике, оснащенной всем необходимым для диагностики и лечения оборудованием.
Лечение анурии зависят от формы заболевания. Если это субренальная анурия, то проводятся процедуры, которые должны восстановить выход мочи. В данном случае используется катетеризация мочеточников. Если это аренальная или ренальная анурия, то тогда лечение проводится в почечном центре, в котором есть вся необходимая аппаратура для проведения гемодиализа.
Как видите, в любом случае лечение анурии у детей и у взрослых зависит от правильности постановки диагноза, и принятия своевременных мер по госпитализации больного. От того, насколько своевременно больной обратится за медицинской помощью, во многом зависит исход его дальнейшего лечения. При первых признаках анурии не откладывайте с визитом к врачу.
Лучше лишний раз посетить врача-уролога, чем потом лечить тяжелые последствия заболевания. В нашем медицинском центре есть все необходимое оборудование, а также опытные и квалифицированные врачи, умеющие поставить точный диагноз заболевания и выбрать адекватные методы лечения для каждого конкретного случая. Связаться с нашей клиникой «Диамед» можно по телефонам, указанным на нашем сайте.
#лечение заболевания мочеполовой системы
Анурия — Справочник заболеваний
Анурия — это прекращение поступления мочи в мочевой пузырь.
Общая информация
Заболевание часто путают с острой задержкой мочи, при которой мочевой пузырь переполнен, а мочеиспускание невозможно.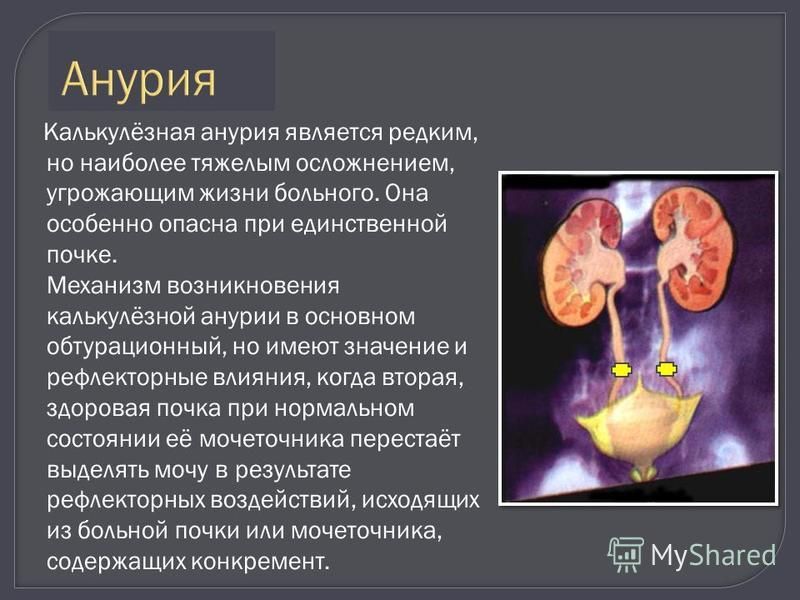 При анурии мочевой пузырь пустой — моча или не поступает из-за препятствий в верхних мочевых путях, или потому что просто не выделяется почками.
При анурии мочевой пузырь пустой — моча или не поступает из-за препятствий в верхних мочевых путях, или потому что просто не выделяется почками.
Различают аренальную, преренальную, ренальную, субренальную и ревлекторную анурию.
Аренальная форма анурии встречается у новорожденных и достаточно редко. Это связано с аплазией почек (врожденное отсутствие почек). Также задержка мочи может быть по причине наличия сращений в области наружного отверстия уретры. Задержка мочи более 24 часов у младенца уже является поводом для выяснения причин.
Преренальная анурия развивается из-за недостаточного кровотока к почкам или его прекращения. Возникает на фоне ердечной недостаточности, которая сопровождается задержкой жидкости в тканях и серозных полостях, переферическими отеками. Также данная форма анурии может быть на фоне тромбоза и эмболии почечных сосудов, нижней полой вены, а также сдавления их забрюшинной злокачественной опухолью, ее метастазами; эклампсии. При большой кровопотери (роды, травмы и др.), снижении систолического давления ниже 50 мм также может нарушиться почечное кровообращение и возникнуть анурия.
При большой кровопотери (роды, травмы и др.), снижении систолического давления ниже 50 мм также может нарушиться почечное кровообращение и возникнуть анурия.
Ренальная анурия развивается из-за патологий в самих почках. Например, на последней стадии хронического гломерулонефрита, пиелонефрита, при нефроангиосклерозе (сморщенная почка), поликистозе, двустороннем туберкулезе, и других заболеваний почек прекращение выделения мочи является исходом болезни. В некоторых случаях анурия может возникнуть и при остром гломерулонефрите. Причинами данной формы анурии также могут стать отравления лекарствами и ядами, почечные поражения при ожогах, переливание несовместимой крови, травмах с размозжением мышц, после тяжелых операций в результате всасывания продуктов тканевого распада, а также септических родов и абортов.
Постренальная анурия развивается из-за препятствия оттоку мочи из почек и называется экскреторной. Самая частая тому причина — камни в мочевых путях. Другие причины: сдавление мочеточников опухолью, рубцами, воспалительный инфильтрат (злокачественная опухоль матки и придатков, рак предстательной железы, метастазы в забрюшинные лимфоузлы, рак мочевого пузыря, рак прямой кишки, рак сигмовидной кишки).
Рефлекторная форма анурии развивается вследствие заторможенного влияния ЦНС на мочевыделение из-за различных раздражителей (резкое охлаждение, насильственные инструментальные вмешательства — цистоскопия, бужирование уретры). Также рефлекторная анурия возникает из-за прекращения функции почек в результате блокирования мочеточника камнем другой почки.
Симптомы
Самый первый и явный симптом — прекращение позывов к мочеиспусканию. Спустя 24-72 часа ощущается сухость во рту, жажда, тошнота и рвота, головные боли, кожный зуд (признаки почечной недостаточности). В организме начинают накапливаться азотистые шлаки, возникает ацидоз, нарушается водно-солевой обмен. Развивается нарастающая слабость, сонливонсть, отеки, одышка, рвота, понос, предобморочное состояние, аммиачный запах изо рта. На фоне опухолей органов малого таза перед проявлениями анурии могут быть жалобы на боли в поясничной области.
Лечение
Преренальная форма анурии требует неотложной медицинской помощи, направленной на поддержание сердечной деятельности. Необходимо как можно скорее нормализовать артериальное давление при его расстройстве, и возместить кровопотерю по показаниям. Больных, находящихся в состоянии шока необходимо доставить в отделение реанимации. При субренальной анурии необходима операция с госпитализацией в хирургическое или урологическое отделение. Там проведут все необходимые срочные меры, такие как цистоскопия, катетеризация мочеточников, рентген, экстренная операция по устранению причины, вызвавшей блокировку оттока мочи. При ренальной анурии необходима госпитализация в стационар, где есть аппарат для перитонеального диализа или аппарат «искусственная почка». Госпитализация в терапевтическое отделение требуется в случае сердечной недостаточности, которая является причиной почечных заболеваний.
Необходимо как можно скорее нормализовать артериальное давление при его расстройстве, и возместить кровопотерю по показаниям. Больных, находящихся в состоянии шока необходимо доставить в отделение реанимации. При субренальной анурии необходима операция с госпитализацией в хирургическое или урологическое отделение. Там проведут все необходимые срочные меры, такие как цистоскопия, катетеризация мочеточников, рентген, экстренная операция по устранению причины, вызвавшей блокировку оттока мочи. При ренальной анурии необходима госпитализация в стационар, где есть аппарат для перитонеального диализа или аппарат «искусственная почка». Госпитализация в терапевтическое отделение требуется в случае сердечной недостаточности, которая является причиной почечных заболеваний.
Анурия (полное прекращение поступления мочи в мочевой пузырь)
Полное прекращение поступления мочи в мочевой пузырь. В отличие от острой задержки мочеиспускания при анурии мочевой пузырь пуст. Моча не выделяется почками или не поступает в мочевой пузырь из-за препятствия по ходу верхних мочевых путей. В зависимости от причины различают аренальную, преренальную, ренальную и субренальную анурию.
В зависимости от причины различают аренальную, преренальную, ренальную и субренальную анурию.
Аренальная анурия встречается редко. Она бывает у новорожденных при врожденном отсутствии (аплазия) обеих почек или при случайном удалении единственной почки. Преренальная анурия возникает в результате прекращения или недостаточного притока крови к почке: при далеко зашедшей сердечной недостаточности, когда имеются отеки, задержка жидкостей в тканях, асцит; при тромбозе или эмболии почечных сосудов, тромбозе нижней полой вены, сдавлении этих сосудов забрюшинной опухолью, метастазами злокачественной опухоли или расслаивающей аневризме аорты, при эклампсии, при обильных кровепотерях, при шоке, коллапсе и других патологических состояниях, приводящих к падению систолического артериального давления ниже 50 мм рт столба. Ренальная анурия возникает при патологических процессах в самой почке. Выделение мочи почками прекращается в поздних стадиях хронического гломерулонефрита, хронического пиелонефрита (первично сморщенная почка), при поликистозе, двухстороннем туберкулезе и некоторых других хронических почечных заболеваниях. Иногда ренальная анурия возникает при остром гломерулонефрите. Причиной острой ренальной анурии может быть отравление ядами и лекарственными препаратами (сулема, уксусная кислота и др.), переливание несовместимой крови, поражения почек при массивных ожогах, массивных травмах с размозжением мышц. Ренальная анурия может развится после септического аборта, родов, а также приема сульфаниламидных препаратов (при ограниченном употреблении жидкости) вследствие обтурации и повреждения канальцев кристаллами сульфаниламидов. Преренальный и ренальный виды анурии относятся к секреторной анурии (почки не вырабатывают мочу). Субренальная (экскреторная) анурия возникает при наличии препятствия к оттоку (экскреции) мочи из почек, чаще всего при обтурации обеих мочеточников или мочеточника единственной почки камнями, реже сгустками крови, гноя, некротической тканью при повреждениях и стриктрурах мочеточников. Экскреторная анурия может быть также вызвана сдавлением мочеточников опухолью, рубцами или воспалительным инфильтратом в забрюшинной кретчатке малого таза.
Иногда ренальная анурия возникает при остром гломерулонефрите. Причиной острой ренальной анурии может быть отравление ядами и лекарственными препаратами (сулема, уксусная кислота и др.), переливание несовместимой крови, поражения почек при массивных ожогах, массивных травмах с размозжением мышц. Ренальная анурия может развится после септического аборта, родов, а также приема сульфаниламидных препаратов (при ограниченном употреблении жидкости) вследствие обтурации и повреждения канальцев кристаллами сульфаниламидов. Преренальный и ренальный виды анурии относятся к секреторной анурии (почки не вырабатывают мочу). Субренальная (экскреторная) анурия возникает при наличии препятствия к оттоку (экскреции) мочи из почек, чаще всего при обтурации обеих мочеточников или мочеточника единственной почки камнями, реже сгустками крови, гноя, некротической тканью при повреждениях и стриктрурах мочеточников. Экскреторная анурия может быть также вызвана сдавлением мочеточников опухолью, рубцами или воспалительным инфильтратом в забрюшинной кретчатке малого таза.
Возможно, Вы искали статью «Чрезкожная пункционная нефростомия»?
Возможно, Вы искали статью «Острая задержка мочи»?
15.4. Анурия
Анурия
—
прекращение поступления мочи из верхних
мочевых путей в мочевой пузырь. Она
возникает в результате нарушения
выделения мочи почечной паренхимой или
вследствии обструкции мочеточников.
Классификация.
Анурию
подразделяют на аренальную, преренальную,
ре-нальную и постренальную.
Аренальная
анурия наступает
при отсутствии почек. Такое состояние
может быть врожденным (аплазия почек)
или вызываться удалением единственной
или единственно функционирующей почки.
Преренальная
(сосудистая) анурия обусловлена
нарушением гемодинамики и уменьшением
общего объема циркулирующей крови, что
сопровождается почечной вазоконстрикцией
и снижением почечного кровообращения.
Ренальная
(паренхиматозная) анурия обусловлена
токсическим поражением почечной ткани
или хроническими заболеваниями почек.
Постренальная
(обструктивная) анурия развивается
в результате непроходимости мочеточников
или мочеточника единственной почки.
Этиология
и патогенез. Основными
причинами преренальной
анурии являются
кардиогенный или травматический шок,
эмболия и тромбоз почечных
сосудов,
коллапс, сердечная недостаточность,
эмболия легочной артерии, то есть
состояния, сопровождающиеся уменьшением
сердечного выброса. Даже кратковременное
снижение артериального давления ниже
80 мм рт. ст. приводит к резкому редуцированию
кровотока в почке за счет активации
шунтов в юкстамедуллярной зоне, возникает
ишемия почечной паренхимы и на ее фоне
— отторжение эпителия проксимальных
канальцев вплоть до острого тубу-лярного
некроза.
Ренальная
анурия вызывается
воздействием на почку токсических
веществ: солей ртути, урана, кадмия,
меди. Выраженное нефротоксическое
Выраженное нефротоксическое
действие характерно для ядовитых грибов
и некоторых лекарственных средств.
Рентгено-контрастные вещества обладают
нефротоксическими свойствами, что
требует осторожного их применения у
пациентов с нарушенной функцией почек.
Гемоглобин и миоглобин, циркулирующие
в крови в больших количествах, также
могут привести к развитию ренальной
анурии вследствие массированного
гемолиза, вызванного переливанием
несовместимой крови, и гемоглобинурии.
Причины миоглобинурии могут быть
травматическими, например синдром
длительного сдавливания, и нетравматическими,
связанными с поражением мышц при
длительной алкогольной или наркотической
коме. Ренальную анурию может вызывать
острый гломерулонефрит, волчаночный
нефрит, хронический пиелонефрит со
сморщиванием почек и др.
Постренальная
анурия развивается
в результате нарушения оттока мочи из
почек за счет обструкции мочеточника(ов)
камнями, опухолями верхних мочевых
путей, мочевого пузыря, предстательной
железы, сдавливании их новообразованиями
женских половых органов, метастатически
увеличенными лимфатическими узлами и
другими образованиями, а также вследствие
рубцовых стриктур и облитерации
мочеточников. При таком виде анурии
При таком виде анурии
возникает резкое расширение мочеточников
и лоханок с выраженным интерстициальным
отеком почечной паренхимы. Если отток
мочи восстанавливается достаточно
быстро, изменения почек обратимы, однако
при длительно существующей обструкции
развиваются тяжелые нарушения
кровообращения почек, которые могут
закончиться необратимым состоянием —
тубулярным
некрозом.
Симптоматика
и клиническое течение анурии
характеризуются нарастающей азотемией,
нарушением водно-электролитного баланса,
интоксикацией и уремией (см. главу 13.1).
Диагностика
и дифференциальная диагностика проводятся
в экстренном порядке. Прежде всего,
следует отличить анурию от острой
задержки мочеиспускания. Последняя
характеризуется тем, что моча в мочевом
пузыре имеется, более того, он переполнен,
отчего больные ведут себя крайне
беспокойно: мечутся в бесплодных попытках
помочиться. При анурии моча в мочевом
пузыре отсутствует, больные не чувствуют
позывов к мочеиспусканию и ведут себя
спокойно. Окончательно различить эти
Окончательно различить эти
два состояния позволяют пальпация и
перкуссия над лоном, УЗИ и катетеризация
мочевого пузыря.
После
того как диагноз анурии подтвержден,
следует выяснить ее причину. В
первую очередь необходимо провести
дифференциальную диагностику
пост-ренальной анурии от других ее
видов. С этой целью выполняют УЗИ почек,
которое позволяет подтвердить или
исключить факт двусторонней обструкции
мочеточников
по наличию или отсутствию расширения
чашечно-лоханочной системы. Еще более
объективным тестом является двусторонняя
катетеризация мочеточников. При свободном
проведении мочеточниковых катетеров
до лоханок и при отсутствии выделения
по ним мочи можно с уверенностью
отвергнуть постренальную анурию.
Наоборот, при обнаружении катетером
препятствия по ходу мочеточника(ов)
следует попытаться продвинуть его выше,
тем самым ликвидировав причину анурии.
Окончательно
установить диагноз помогают мультиспиральная
КТ, МРТ, почечная ангиография и сцинтиграфия
почек. Эти методы дают информацию о
Эти методы дают информацию о
состоянии сосудистого русла почки
(преренальная форма), ее паренхимы
(ре-нальная форма) и проходимости
мочеточников (постренальная форма).
Лечение
должно
быть направлено на устранение причины,
вызвавшей развитие анурии. При шоке
главной является терапия, направленная
на нормализацию артериального давления
и восполнение объема циркулирующей
крови. Целесообразно введение белковых
растворов и крупномолекулярных
декстра-нов. При отравлении нефротоксическими
ядами необходимо удалить их путем
промывания желудка и кишечника.
Универсальным антидотом при отравлениях
солями тяжелых металлов является
унитиол.
В
случае постренальной обструктивной
анурии терапия должна быть направлена
на раннее восстановление оттока мочи:
катетеризацию, стентирова-ние мочеточников,
чрескожную пункционную нефростомию.
Показанием
к проведению гемодиализа является
повышение содержания калия более 7
ммоль/л, мочевины до 24 ммоль/л, появление
симптомов уремии: тошноты, рвоты,
заторможенности, а также гипергидратация
и ацидоз. В настоящее время все чаще
В настоящее время все чаще
прибегают к раннему или даже
профилактическому гемодиализу, что
предупреждает развитие тяжелых
метаболических осложнений.
Прогноз
благоприятный
при быстром устранении причины анурии.
Летальность зависит от тяжести основного
заболевания, послужившего причиной ее
развития. Полное восстановление почечной
функции отмечается в 35-40 % случаев.
Ситуационная задача. Анурия.
14.08.2016
Ситуационная задача. Анурия.
Задача №1.
Больная К. 48 лет, поступила в экстренном порядке с жалобами на приступообразную боль в правой поясничной области, анурию в течение суток. Из анамнеза известно, что пациентка страдает мочекаменной болезнью с 20 лет, 5 лет назад диагностирован коралловидный камень левой почки, сморщивание левой почки, в связи с чем выполнена нефрэктомия слева. Тогда же диагностирован камень средней чашечки правой почки. Данное состояние возникло внезапно, после тряской езды, погрешности в диете. При осмотре состояние средней тяжести, кожные покровы сухие. В анализах крови азотемия, анемия, лейкоцитоз. Живот мягкий, чувствительный в проекции правой почки. С-м поколачивания положительный справа.
При осмотре состояние средней тяжести, кожные покровы сухие. В анализах крови азотемия, анемия, лейкоцитоз. Живот мягкий, чувствительный в проекции правой почки. С-м поколачивания положительный справа.
Рис. Эхограмма единственной правой почки.
Учитывая данные эхографии, характер анурии в данной ситуации следует расценивать как.
А. преренальную.
Б. Ренальную.
В. Постренальную.
Г. Ренопривную.
Д. Необратимый.
Наиболее целесообразным методом лечения у данного больного является
А. Экстренный сеанс гемодиализа.
Б. Перитонеальный диализ.
В. Инфузионная терапия.
Г. Восстановление оттока мочи из мочевого пузыря.
Д.Восстановление оттока мочи из единственной почки.
Задача №2.
Больная Г. 38 лет переведена в клинику урологии из клиники гинекологии после перенесенной накануне операции – ампутации матки по поводу аденомиоза. В течение суток отмечается анурия. При эхографическом исследовании выявлен двухсторонний уретерогидронефроз. В анализах крови азотемия. Учитывая характер заболевания, признаки почечной недостаточности выполнение рентгенологических методов противопоказано. Выполнена МР-урография.
В течение суток отмечается анурия. При эхографическом исследовании выявлен двухсторонний уретерогидронефроз. В анализах крови азотемия. Учитывая характер заболевания, признаки почечной недостаточности выполнение рентгенологических методов противопоказано. Выполнена МР-урография.
Рис. МР-урограмма больной Г.
Наиболее вероятная причина анурии в данной ситуации является.
А. Нефротоксическое воздействие наркотических препаратов в ходе анестезии.
Б. Перевязка нижних третей мочеточников во время операции.
В. Системное снижение АД вследствие массивного интраоперационного кровотечения.
Г. Атеросклероз магистральных артерий почек.
Д. Повреждение мочевого пузыря в ходе операции.
Тактика лечения в данной ситуации
А. Экстренная пластическая операция с восстановлением проходимости мочеточников.
Б. Экстренный гемодиализ.
Экстренный гемодиализ.
В. Массивная трансфузионная терапия.
Г. 2-х сторонние пункционные нефростомии.
Д. Динамическое наблюдение.
Задача №3.
Больной А. 56 лет более 30 лет страдает сахарным диабетом. В течение последних 2 мес беспокоят отеки, повышенная утомляемость, головные боли, уменьшение диуреза до 400 мл/сут. В течение последних 3 суток суточный диурез не превышает 100 мл. Объективно состояние тяжелое. АД – 180/100 ммм.рт.ст. Живот мягкий, безболезненный во всех отделах. Почки не пальпируются. В анализе крови гиперазотемия, гипергликемия. При Ультразвуковом исследовании почки уменьшены в размерах, паренхима их истончена. Дилатации чашечно-лоханочных систем нет.
Характер анурии в данной ситуации
А. Ренальный.
Б. Постренальный.
В. Преренальный.
Г. Ренопривный.
Д. Обструктивный.
Тактика лечения у данного больного должна заключаться в
А. Экстренной операции
Б. Дренировании верхних мочевых путей.
В. Дренировании нижних мочевых путей.
Г. Экстренном гемодиализе.
Д. Назначении массивных доз диуретиков.
Задача №4.
Больной К. 30 лет поступила с жалобами на тупую боль в поясничных областях, лихорадку до 38С, уменьшение диуреза до 150 мл/сут. В течение 10 лет страдает почечнокаменной болезнью, неоднократно отходили конкременты, выполнялись сеансы ДЛТ. Вышеуказанные жалобы беспокоят в течение 2 суток. Бригадой СМП произведены попытки установки уретрального катетера, не увенчавшиеся успехом. При поступлении состояние средней тяжести. Т – 37,8С, ЧСС – 100/мин. Живот мягкий, диффузно болезненный. Перитонеальные симптомы отрицательны. С-м Пастернацкого положительный с обеих сторон. При УЗИ почек обнаружена дилатация чашечно-лоханочных систем с обеих сторон.
С-м Пастернацкого положительный с обеих сторон. При УЗИ почек обнаружена дилатация чашечно-лоханочных систем с обеих сторон.
Выполнена МСКТ почек, при которой в нижних третях мочеточников выявлены камни и уретерогидронефроз с обеих сторон.
Рис. МСКТ, 3Д реконструкция, выделительная фаза.
Лихорадка у больного вероятнее всего обусловлена
А. Центральным механизмом действия гиперазотемии.
Б. Острым обструктивным пиелонефритом.
В. Хроническим пиелонефритом.
Г. Неудачными катетеризациями, и как следствие острым простатитом.
Д. Уремией.
Лечебная тактика в данной ситуации
А. Экстренные 2-х сторонние уретеролитотомиии и нефростомии.
Б. Пункционные нефростомии с обеих сторон.
В. Дренировании нижних мочевых путей.
Г. Экстренном гемодиализе.
Экстренном гемодиализе.
Д. Назначении антибиотиков.
Задача №5.
Больной Ж. 78 лет, госпитализирован в экстренном порядке с жалобами на отсутствие мочи в течение 2 суток, артериальную гипертензию до 200/100 мм.рт.ст. Из анамнеза 15 лет назад перенес нефрэктомию справа в связи с опухолью, страдает сахарным диабетом в течение 25 лет, ИБС ГБ более 20 лет, 5 лет назад ОНМК. Объективно состояние тяжелое, T – N, ЧСС 70\мин, АД 200/110 мм.рт.ст. Живот мягкий, безболезненный во всех отдела, не вздут. Перитонеальные с-мы отр. Левая почка не пальпируется. С-м Пастернацкого отр. слева. Простата не увеличена, гладкая, безболезненная при пальпации. При УЗИ единственная левая почка с четкими, ровными контурами, подвижна при дыхании. Паренхима однородная, толщиной 1,8см. В верхнем сегменте почки киста до 6,0 см. Дилатации чашечно-лоханочной системы не отмечено, мочевой пузырь пуст. Выполнена МСКТ, при которой в просвете аорты и в левых почечных артериях обнаружены множественные атеросклеротические бляшки, стенозирующие просвет более чем на 90%.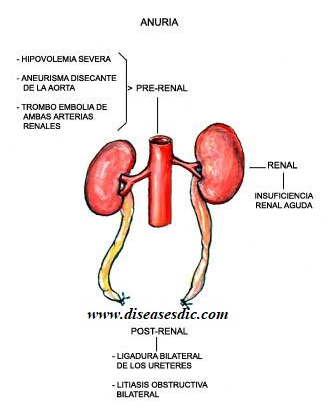 В верхнем сегменте почки имеет место киста до 6,0 см.
В верхнем сегменте почки имеет место киста до 6,0 см.
Рис. МСКТ. В просвете аорты и левой почечной артерии множественные атеросклеротические бляшки.
У данного больного имеет место анурия следующего типа.
А. Преренальная.
Б. Ренальная.
В. Постренальная.
Г. Ренопривная.
Д. Токсическая.
Методом выбора является
А. Назначение диуретиков.
Б. Гемодиализ.
В. Катетеризация мочевого пузыря.
Г. Ангиография с установкой стента с левую почечную артерию.
Д. Пункционная нефростомия.
Страница не найдена |
Страница не найдена |
404. Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
22232425262728
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Мар
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Анурия — что это?
Заболевания почек, связанные с нарушением функции выделения и образования мочи, безусловно, являются прямой угрозой здоровью и жизни человека. Одно из таких патологических явлений называется анурией.
Одно из таких патологических явлений называется анурией.
Что такое олигурия и анурия?
Олигурия – состояние, которое характеризуется уменьшением количества выделяемой мочи, в то время как анурия – это ни что иное, как полное ее отсутствие в мочевом пузыре. В зависимости от причин, спровоцировавших ее появление, анурию классифицирую на:
- Аренальная — чаще всего встречается у младенцев сразу после рождения при аплазии почек.
- Преренальная анурия развивается по причинам, которые не связаны непосредственно с почками, однако приводят к недостаточному или полному прекращению их кровоснабжения. Это может случиться в результате сердечной недостаточности, шока, коллапса, тромбоза аорты, почечных вен или артерий, а также значительной кровопотери, поноса, рвоты.
- Ренальная анурия — следствие патологических нарушений в самих почках. Таких, как, поздняя стадия гломерулонефрита, хронический пиелонефрит, нефроангиосклероз, гипертоническая болезнь, поликистоз почек и т.
 д. Также нередки случаи возникновения ренальной анурии при общей интоксикации организма после отравления разными ядами и лекарственными препаратами, переливания несовместимой крови, обширных ожогов, абортов и родов. Преренальная и ренальная анурия – формы анурии, которые возникают при нарушении секреторной функции почек, то есть их неспособности вырабатывать мочу.
д. Также нередки случаи возникновения ренальной анурии при общей интоксикации организма после отравления разными ядами и лекарственными препаратами, переливания несовместимой крови, обширных ожогов, абортов и родов. Преренальная и ренальная анурия – формы анурии, которые возникают при нарушении секреторной функции почек, то есть их неспособности вырабатывать мочу. - Постренальная анурия – экскреторная форма заболевания. Ее самая распространенная причина – это мочекаменная болезнь. Дело в том, что при постренальной анурии моча вырабатывается, но вследствие наличия препятствия оттоку, она не поступает в мочевой пузырь.
- Рефлекторная анурия – связана с влиянием центральной нервной системы на процесс мочеотделения.
Анурия — лечение и симптомы
Симптомы анурии всегда на лицо – человек просто перестает мочиться. В результате в организме накапливаются азотистые шлаки, калий, хлориды, нелетучие органические кислоты, нарушается водно-солевой баланс, что непосредственно приводит к интоксикации и уремии.
Появляется сухость во рту, тошнота, рвота, понос, головные боли, учащенное сердцебиение, затемнение сознания, запах аммиака. Уровень мочевины в крови резко возрастает.
При появлении малейшего подозрения на анурию, необходимо обращаться за медицинской помощью. После проведения обследования и определения формы анурии назначается адекватное лечение.
Следует отметить, что принципиально важно при назначении курса лечения определить, какая именно анурия — секреторная или экскреторная. Так, при постренальной анурии принимаются срочные меры для восстановления оттока мочи — катетеризация мочеточников или пиелонефростомия.
В особо тяжелых случаях перед оперативным вмешательством проводят гемодиализ – внепочечное очищение крови, посредством которого происходит удаление из организма токсических продуктов обмена веществ, восстановление водно-солевого баланса, осуществляется с помощью применения специального аппарата.
При секреторных формах – преренальной и ренальной анурии — чаще всего применимы консервативные меры, и также возможно использование гемодиализа. Пациентам, у которых диагностирована преренальная анурия, первая помощь направлена на поддержание сердечнососудистой деятельности и нормализацию артериального давления.
Пациентам, у которых диагностирована преренальная анурия, первая помощь направлена на поддержание сердечнососудистой деятельности и нормализацию артериального давления.
Очевидно, что лечение анурии должно последовать своевременно, в противном случае заболевание может привести к необратимым последствиям.
Анурия: определение, причины и симптомы
Анурия — это когда почки перестают вырабатывать мочу. Состояние обычно является результатом болезни или повреждения почек.
Мочеиспускание — это жизненно важный процесс, результат фильтрации и удаления почек продуктов жизнедеятельности, жидкостей, электролитов и других веществ, которые больше не нужны организму.
Вещества, которые ждут своего выхода обратно в организм и не выводятся, если перестают работать почки и прекращается мочеиспускание.Эта закупорка может вызвать другие проблемы со здоровьем и быть опасной для жизни, если ее не лечить.
Анурия диагностируется, когда почки производят менее 500 миллилитров (мл) мочи каждый день. Обычный дневной диурез у взрослого человека составляет от 1 до 2 литров.
Обычный дневной диурез у взрослого человека составляет от 1 до 2 литров.
Анурия чаще всего возникает из-за проблем с почками, но также может быть результатом проблем с сердцем.
Некоторые из причин анурии включают:
- Диабет : Постоянно высокий уровень сахара в крови, например, при неконтролируемом диабете, может привести к диабетическому кетоацидозу и повреждению мелких кровеносных сосудов почек.Это может вызвать острую почечную недостаточность и плохое или полное отсутствие мочи.
- Камни в почках : Эти камни могут вызывать закупорку почек или мочеточников, труб, по которым моча транспортируется из почек в уретру, где она выводится из организма. Эти блокировки означают, что моча не может выйти из организма.
- Почечная недостаточность : Острая почечная недостаточность возникает, когда почки перестают функционировать и больше не могут фильтровать мочу.
- Высокое кровяное давление : Высокое кровяное давление, также известное как гипертония, может со временем повредить кровеносные сосуды в почках.
 Без лечения высокое кровяное давление может привести к необратимому повреждению почек и анурии.
Без лечения высокое кровяное давление может привести к необратимому повреждению почек и анурии. - Опухоли : образование на почке или рядом с ней может вызвать закупорку и препятствовать выходу мочи из организма.
- Сердечная недостаточность : Когда у человека сердечная недостаточность, сердце не может перекачивать достаточно крови по всему телу. Процессы в организме начинаются, если в сосудах недостаточно жидкости. Одна из них — это то, что почки перестают заставлять мочу удерживать лишнюю жидкость.
Анурия или отсутствие мочеиспускания — это сам по себе симптом, а не заболевание. Иногда у человека также могут быть признаки состояния, которое вызывает плохой диурез.
Симптомы заболевания почек могут включать:
- отек ног, ступней, лодыжек, лица
- сыпь или зуд кожи
- боль в боку в спине или боку
- тошнота или рвота
- одышка
- головокружение
- трудности с концентрацией внимания
- усталость
Симптомы сердечной недостаточности могут включать:
- одышку
- отек ног
- усталость или головокружение
- тошноту
- плохой аппетит
- частое сердцебиение
- кашель или свистящее дыхание
Симптомы диабетического кетоацидоза включают:
- чрезмерная жажда
- сухость во рту
- рвота
- боль в животе
- диарея
- потеря аппетита
- усталость
- спутанность сознания
запах при дыхании
Любой, кто испытывает любой из этих признаков или сим ptoms, или у которых прекратилось мочеиспускание, следует немедленно обратиться к врачу или обратиться в ближайшее отделение неотложной помощи или неотложной помощи.
Поделиться на PinterestЧтобы помочь диагностировать анурию, врач может запросить анализ мочи для проверки крови или сахара в моче.
Диагностика анурии и ее первопричины начинается с тщательного сбора анамнеза и собеседования, когда врач спрашивает о истории болезни человека и использовании лекарств.
Врач также спросит о симптомах и изменениях мочеиспускания, в том числе:
- отек
- усталость
- изменения аппетита
- кровь в моче
- частота мочеиспускания
- количество мочеиспускания
- брюшной или боковой боль
Врач может предложить дополнительные анализы, такие как анализ крови на функцию почек, анализ мочи на кровь или сахар, биопсию почек или визуализационные тесты, включая рентген, компьютерную томографию или МРТ.
Госпитализация может потребоваться до восстановления функции почек или определения причины анурии.
Если диурез невозможно восстановить, это может быть опасно для жизни. Состояние, вызывающее анурию, также может быть очень опасным.
Состояние, вызывающее анурию, также может быть очень опасным.
Первичное осложнение анурии — поражение или недостаточность почек. Это может быть постоянным и может потребовать диализа или пересадки почки.
Анурия может быть смертельной, если ее не лечить, поэтому незамедлительное лечение жизненно важно, если кто-то подозревает анурию.
Если анурия является признаком основного состояния, лечение зависит от того, каким может быть это основное заболевание.
Управление диабетом
Людям с диабетом следует внимательно следить за уровнем сахара в крови. Важно контролировать уровень сахара в крови в соответствии с указаниями, соблюдать предписанную диету и режим упражнений, а также принимать все лекарства в соответствии с указаниями.
Регулярное наблюдение за врачом также может помочь быстро определить, когда необходимо внести изменения, и минимизировать риск осложнений.
Изменения образа жизни
Положительные изменения образа жизни также очень важны для людей с высоким кровяным давлением.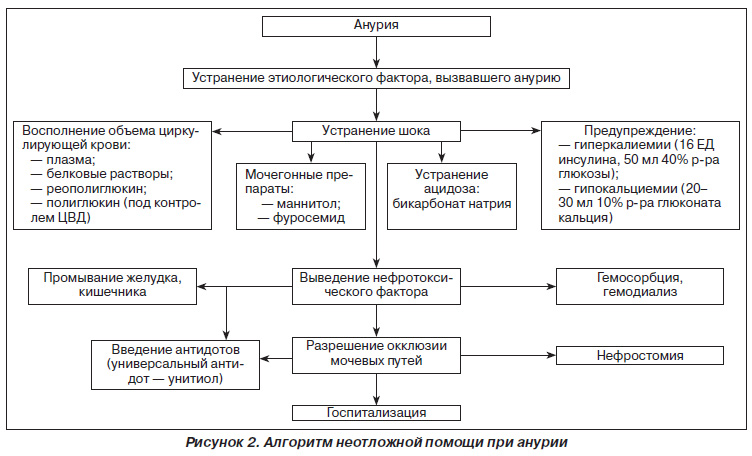 Врач должен порекомендовать изменения в диете и упражнениях, а также может посоветовать лекарства, которые помогут снизить артериальное давление. Также необходимы снятие стресса и достаточный сон.
Врач должен порекомендовать изменения в диете и упражнениях, а также может посоветовать лекарства, которые помогут снизить артериальное давление. Также необходимы снятие стресса и достаточный сон.
Удаление камней или опухолей в почках
Кому-нибудь с непроходимостью почек, например, из-за камня или опухоли в почках, потребуется ее удаление. Это может быть операция, медикаментозная химиотерапия или лучевая терапия для уменьшения или удаления опухоли или камня.
Ведение болезней почек
Заболевания почек лечат с помощью диализа, который представляет собой процедуру, при которой из крови удаляются лишняя жидкость, электролиты и продукты жизнедеятельности. Диализ проводится в поликлинике или, при необходимости, в больнице 3–4 раза в неделю.
Есть несколько способов пройти диализ. Обычно кровь удаляется, пропускается через специальный фильтр, чтобы удалить продукты жизнедеятельности, а затем повторно вводится в организм.
Человек с повреждением почек, находящийся на диализе, может быть кандидатом на трансплантацию почки. Не все подходят для этого типа хирургии из-за рисков и необходимости длительного ухода после нее.
Не все подходят для этого типа хирургии из-за рисков и необходимости длительного ухода после нее.
Перспективы пациента с анурией зависят от нескольких факторов, включая ее первопричину, скорость диагностики и лечения, а также общее состояние здоровья и благополучия человека.
Из-за потенциальной серьезности анурии и связанных с ней состояний лучше всего как можно быстрее обратиться к врачу, если есть какие-либо изменения в диурезе.
Симптомы, причины, диагностика, лечение и профилактика
Олигурия — это когда диурез ниже ожидаемого.Обычно это результат обезвоживания, закупорки или приема лекарств. В большинстве случаев олигурию можно вылечить дома, но в некоторых случаях она может быть симптомом серьезного заболевания, требующего дальнейшего обследования и лечения. Олигурия отличается от анурии, когда диурез полностью прекращается.
Маркус Ганн / EyeEm / Getty Images
Симптомы
Основным признаком олигурии является выделение меньшего количества мочи, чем обычно. Люди могут испытывать и другие симптомы, в зависимости от причины уменьшения.Основные признаки и симптомы олигурии:
Люди могут испытывать и другие симптомы, в зависимости от причины уменьшения.Основные признаки и симптомы олигурии:
- Мочеиспускание реже и / или производство меньшего количества, чем обычно.
- Моча более темного цвета, чем обычно (обычно более насыщенного желтого цвета, например янтарного). Если в моче присутствует красная или темно-красная кровь, это другой тип проблемы, называемый гематурией.
Когда звонить врачу
Поскольку внезапное уменьшение диуреза может быть признаком серьезной проблемы со здоровьем, вам следует немедленно поговорить со своим врачом, если у вас также есть какие-либо из следующих симптомов:
- Рвота, диарея или другие симптомы кажется, что удерживает жидкость
- Гоночное сердце
- Головокружение
- Чувство головокружения
Если не лечить, олигурия также может привести к повреждению почек.
Причины
Ряд факторов может вызвать олигурию, в том числе обезвоживание, закупорку и прием лекарств.
Обезвоживание
Самая частая причина олигурии — обезвоживание. Обезвоживание — это когда вашему организму не хватает воды или жидкостей — обычно из-за того, что оно теряет больше, чем потребляет. Это может произойти, если вы сильно потеете в жаркий день или у вас желудочный недуг, вызывающий диарею или рвоту.
Засорение
Снижение диуреза также может произойти, когда что-то физически блокирует мочевыводящие пути (например, увеличенная простата или камни в почках), ограничивая отток мочи.Эти закупорки могут возникать в любом месте мочевыводящих путей, включая почки, мочеточники (трубки, дренирующие почки, мочевой пузырь и уретру, по которой дренируется мочевой пузырь), и чаще встречаются у взрослых, чем у детей.
Лекарства
Некоторые лекарства могут влиять на способность организма вырабатывать или выделять мочу. К лекарствам, которые могут повлиять на диурез, относятся:
- Антихолинергические средства : Используется для блокирования непроизвольных движений мышц и других функций организма.
 Антихолинергические препараты используются для лечения различных заболеваний, таких как болезнь Паркинсона и желудочно-кишечные расстройства, а также гиперактивный мочевой пузырь.
Антихолинергические препараты используются для лечения различных заболеваний, таких как болезнь Паркинсона и желудочно-кишечные расстройства, а также гиперактивный мочевой пузырь. - Нестероидные противовоспалительные препараты (НПВП): Лекарства, используемые для уменьшения отека или облегчения боли. Примеры включают ибупрофен и аспирин.
- Мочегонные средства: Вещества, которые побуждают организм производить и выделять на больше мочи. При чрезмерном или слишком долгом применении диуретики могут привести к обезвоживанию или повреждению почек (или другим проблемам со здоровьем), что в конечном итоге приведет к снижению выработки мочи.
- Антибиотики: Использование некоторых антибиотиков (например, ципрофлоксацина и пенициллина) может нанести вред почкам, что может повлиять на диурез. Это чаще встречается у маленьких детей или людей с хроническими проблемами со здоровьем.
Другие причины
Хотя это и менее распространено, другие факторы также могут вызвать уменьшение диуреза. К ним относятся:
К ним относятся:
- Значительная кровопотеря
- Серьезные инфекции
- Физическая травма
- Шок
Диагностика
Олигурия обычно диагностируется во время медицинского осмотра.Врачи также могут захотеть провести дополнительные тесты, чтобы выяснить возможные причины или проверить наличие связанных проблем со здоровьем.
Физический осмотр
Во время визита к врачу они, вероятно, зададут вам ряд вопросов о вашем здоровье, чтобы лучше понять, что может вызвать снижение диуреза. Например, врач осмотрит вас на предмет признаков обезвоживания или закупорки мочевыводящих путей (таких как боль внизу живота [мочевой пузырь] или бок [почки]).
Врачи диагностируют олигурию на основании количества мочи, выделяемой за день, хотя критерии, используемые для взрослых и детей, различны:
- Взрослые: менее 500 миллилитров (мл) мочи за 24 часа.
- Дети: менее 500 мл / 1,73 квадратного метра (м2) в течение 24 часов.

- Младенцы: Менее 0,5 мл / килограмм (кг) в час в 24-часовой период для младенцев.
Другие тесты
Врачи также могут захотеть провести дополнительные анализы, чтобы определить, что вызвало снижение диуреза и нанесло ли это снижение вреда почкам. Некоторые тесты, которые они могут захотеть провести, включают:
- Анализы мочи: Для проверки на наличие инфекции, включая общий анализ мочи и посев мочи.Дополнительные тесты функции почек включают 24-часовой анализ мочи, когда моча собирается и анализируется в течение однодневного периода дома.
- Ультразвук или компьютерная томография брюшной полости: Для проверки наличия непроходимости, например расширения почек (гидронефроза).
- Анализы крови: Для проверки электролитов, анализа крови или функции почек.
- Цистоскопия: Процедура, проводимая урологом, при которой используется небольшая камера для осмотра мочевого пузыря.

Лечение
Как лечить олигурию, зависит от нескольких различных факторов, в том числе от общего состояния здоровья человека, вероятной причины уменьшения количества мочи и наличия повреждений почек. В общем, врачи обычно рекомендуют увеличить потребление жидкости, прекратить прием лекарств, которые могут быть причиной проблемы, и / или использовать лекарства для лечения проблемы.
Увеличение всасывания жидкости
Простой способ вылечить олигурию — увеличить количество потребляемой жидкости.Часто это можно сделать дома, выпив больше воды или растворов для регидратации, содержащих электролиты. В случае сильного обезвоживания или другой проблемы со здоровьем ваш врач может порекомендовать внутривенное введение жидкости и возможную госпитализацию.
Лекарства
Если регидратации недостаточно или если есть другие проблемы со здоровьем, влияющие на диурез или уровень гидратации, ваш врач может порекомендовать принимать лекарства для лечения олигурии или ее первопричины.
Лекарства, используемые для лечения олигурии, включают:
- Противомикробные средства: Для лечения инфекций, например, вызывающих серьезную диарею или рвоту.
- Мочегонные средства: Они заставляют организм вырабатывать больше мочи. В небольших количествах диуретики могут помочь увеличить диурез, но, как отмечалось выше, слишком большое количество может иметь неприятные последствия и усугубить олигурию.
- Дофамин в почечной дозе: Несколько обсуждаемое лечение, используемое для предотвращения повреждения почек путем расширения артерий в почках и увеличения диуреза.
Профилактика
Поскольку многие случаи олигурии вызваны обезвоживанием, один из лучших способов предотвратить ее — употреблять достаточное количество жидкости. Количество жидкости, которое вам нужно пить, будет зависеть от того, сколько вы теряете из-за пота или болезни, а также от вашего общего рациона.
Вопреки блогам о здоровом питании или общепринятому мнению, не существует универсального набора рекомендаций о том, сколько воды человек должен пить каждый день. Но у Института медицины есть рекомендации относительно того, сколько жидкости вам следует принимать в целом, включая жидкости из пищи и напитки, не содержащие воду.По данным Института медицины:
- Женщины должны получать 2,7 литра жидкости (или примерно 11,4 стакана) в день.
- Мужчины должны получать 3,7 литра (или примерно 15,6 стакана) жидкости в день.
Case Conference: Малыш с Анурией
В течение двух дней у этой трехлетней девочки был плохой аппетит, слабая температура, плохой диурез и боли в животе с, по словам ее матери, «розовым» стулом, что побудило ее посетить педиатр, а затем Отделение неотложной помощи в местной больнице, куда девочку поместили для внутривенной регидратации и обезболивания.После выписки из стационара педиатра Университета Джона Хопкинса Мадиха Рэйс сообщила на недавней конференции по клиническим случаям, что аппетит и стул с кровью у пациентки улучшились, и она хорошо мочилась. Потом дела пошли еще хуже.
Потом дела пошли еще хуже.
В течение следующих нескольких дней девочка страдала от нарастающей боли в животе — снова с розовым стулом — от усталости и тошноты, а также от постоянной проблемы с нечастым мочеиспусканием или анурией. Ее перевели в Детский центр Джонса Хопкинса, где она выглядела раздражительной и бледной с сухими слизистыми оболочками.Наиболее заметным во время обследования было низкое кровяное давление 80/48. За исключением бабушки, страдающей гипертонией, ее история ничем не примечательна — она не страдала аллергией, не принимала никаких лекарств, и ее вакцинация была своевременной. Любое воздействие на животных? Нет. Что происходило? Было ли это чем-то большим, чем острый гастроэнтерит?
Наряду с симптомами подсказка пришла, когда мать спросили, ела ли ее дочь недавно что-нибудь необычное. Что ж, да, и мать, и девочка пили непастеризованный напиток на местном рынке.Интересно, что у матери был аналогичный приступ диареи, но он прошел, и теперь она чувствовала себя хорошо. Итак, педиатров-резидентов на конференции спросили, есть ли мысли по поводу дифференциальной диагностики? Какие еще лаборатории следует заказать?
Итак, педиатров-резидентов на конференции спросили, есть ли мысли по поводу дифференциальной диагностики? Какие еще лаборатории следует заказать?
Среди ответов были острый интерстициальный нефрит, кардиогенный шок, обезвоживание, гломерулонефрит, гемолитическая анемия и септический шок. В подавляющем большинстве, однако, пациенты склонялись к HUS, или гемолитико-уремическому синдрому.ГУС обычно развивается у детей после 2–14 дней диареи, часто с кровью и часто из-за инфекции Escherichia coli ( E. coli ), которая содержится в зараженном мясе или продуктах, или, возможно, в непастеризованном напитке. При ГУС эритроциты повреждаются и начинают закупорить фильтрующую систему в почках, что может привести к опасной для жизни почечной недостаточности. Но был ли виноват в этом HUS?
«С самого начала было так много вещей, которые сразу же привели нас к HUS, но нельзя игнорировать другие возможности», — сказала детский нефролог Лорен Леффлер.
Для подтверждения ГУС, пояснил Лёффлер, требуется триада диагностических критериев — гемолитическая анемия, тромбоцитопения и острая почечная недостаточность, о чем свидетельствуют, среди прочего, повышенные результаты лабораторных тестов на азот мочевины крови и креатинина. Поскольку ГУС является системным заболеванием, Лёффлер заказал другие лаборатории, чтобы получить базовый уровень других пораженных органов.
Поскольку ГУС является системным заболеванием, Лёффлер заказал другие лаборатории, чтобы получить базовый уровень других пораженных органов.
«То, что происходит в почках, происходит повсюду в теле», — сказал Леффлер. «С этим заболеванием связано много острых и хронических заболеваний.”
Она добавила, что классический клинический анамнез и хронология ГУС — обезвоживание, кровавая диарея, разрешение диареи, за которым через день или два последовало ухудшение симптомов боли в животе и утомляемости — подтверждают диагноз ГУС.
«Вот что случилось с этим ребенком — все рады, что диарея закончилась, но около 15 процентов этих подвергшихся воздействию детей продолжают болеть ГУС», — сказал Леффлер.
Директор Детского центра и гематолог Джордж Довер, цитируя ключевой вопрос, который неоднократно поднимал педиатр-генетик Джона Хопкинса Бартон Чайлдс, спросил: «Почему этот ребенок заболел этой болезнью в это время?» В своей книге «Генетическая медицина: логика болезни» Чайлдс, умерший в 2010 году, утверждает, что в будущем вся медицина должна основываться на индивидуальности взаимодействия генов и окружающей среды.
В том же духе Довер также спросил: «Почему только 15 процентов людей, подвергшихся воздействию этой бактерии, заболевают ГУС? И почему мать подверглась воздействию тех же бактерий, но с ней все в порядке?
Ответы, по словам Леффлера, неизвестны, хотя некоторые теории предполагают генетическую связь с нарушением регуляции пути комплемента в иммунной системе, что приводит к неконтролируемому разрушению клеток или лизису. Мутации в факторах регулятора комплемента H, факторе I и белке мембранного кофактора были связаны с атипичным HUS, который возникает без E.coli и последующая диарея.
«Люди задаются вопросом, — сказал Лёффлер, — имеют ли пациенты с диарейным ГУС менее серьезные нарушения в пути комплемента?»
Что касается матери пациента, у которой не развился ГУС, Лёффлер добавил: «Может быть, мама не получила такую высокую дозу токсина, как ребенок? Вы должны получить достаточно токсина, чтобы вызвать ГУС ».
В больнице лечение ГУС включает инфузионную терапию и лечение гипертензии, гематологических нарушений и острой почечной недостаточности — до двух третей пациентов нуждаются в остром диализе. По словам Леффлера, для местных педиатров основной идеей в этом случае является тщательный мониторинг пациентов с диарейными заболеваниями.
По словам Леффлера, для местных педиатров основной идеей в этом случае является тщательный мониторинг пациентов с диарейными заболеваниями.
«Педиатры должны давать родителям очень четкие советы о том, как контролировать обезвоживание и обращаться за медицинской помощью, если состояние их ребенка не улучшается в течение нескольких дней после исчезновения диареи», — сказал Лёффлер. «Если им станет лучше, а на следующий день они почувствуют себя плохо, возможно, что-то происходит».
##
Медицинский консьерж
Johns Hopkins предлагает бесплатную помощь в записи на прием и планировании поездки.Запросить бесплатную помощь:
Все поля обязательны *
Анурия в неонатальной интенсивной терапии: ответы
org/ScholarlyArticle»> 1.Белломо Р., Ронко С., Келлум Дж. А., Мехта Р.Л., Палевски П., рабочая группа Acute Dialysis Quality Initiative (2004) Определение острой почечной недостаточности, критерии исходов, модели на животных, жидкостная терапия и потребности в информационных технологиях: Вторая международная консенсусная конференция Группы инициативы по обеспечению качества острого диализа (ADQI).Crit Care 8: R204 – R212. https://doi.org/10.1186/cc2872
Статья
PubMed
Google ученый
Jetton JG (2014) Острое повреждение почек у новорожденного. Clin Perinatol 41: 487–502. https://doi.org/10.1016/j.clp.2014.05.001
Статья
PubMed
Google ученый
Джеттон Дж., Аскенази Д. Д. (2012) Обновленная информация об остром повреждении почек у новорожденных. Curr Opin Pediatr 24: 191–196.https://doi.org/10.1097/MOP.0b013e32834f62d5
Д. (2012) Обновленная информация об остром повреждении почек у новорожденных. Curr Opin Pediatr 24: 191–196.https://doi.org/10.1097/MOP.0b013e32834f62d5
CAS
Статья
PubMed
Google ученый
Houghton DC, English J, Bennett WM (1988) Хронический тубулоинтерстициальный нефрит и почечная недостаточность, связанные с долгосрочным «субтерапевтическим» гентамицином. Дж. Лаборатория Клин Мед. 112: 694. https://doi.org/10.5555/uri:pii:00222143883
CAS
Статья
PubMed
Google ученый
Guignard JP, Gouyon JB, Adelman RD (1989) Артериальная гипертензия у новорожденного. Biol Neonate 55: 77–83. https://doi.org/10.1159/000242899
CAS
Статья
PubMed
Google ученый
Jenkins RD, Aziz JK, Gievers LL, Mooers HM, Fino N, Rozansky DJ (2017) Характеристики гипертонии у недоношенных новорожденных с хроническим заболеванием легких и без: долгосрочное многоцентровое исследование. Педиатр Нефрол 32: 2115–2124
Статья
PubMed
Google ученый
Jose PA, Slotkoff LM, Montgomery S, Calcagno PL, Eisner G (1975) Ауторегуляция почечного кровотока у щенка. Am J Phys 229: 983–988. https://doi.org/10.1152/ajplegacy.1975.229.4.983
CAS
Статья
Google ученый
Ku LC, Zimmerman K, Benjamin DK, Clark RH, Hornik CP, Smith PB, Закон о лучших фармацевтических препаратах для детей — Руководящий комитет сети педиатрических испытаний (2016) Безопасность эналаприла у младенцев, поступающих в отделение интенсивной терапии новорожденных . Педиатр Кардиол 38: 155–161. https://doi.org/10.1007/s00246-016-1496-2
Педиатр Кардиол 38: 155–161. https://doi.org/10.1007/s00246-016-1496-2
Статья
PubMed
Google ученый
Menon S, Kirkendall ES, Nguyen H, Goldstein SL (2014) Острое повреждение почек, связанное с воздействием высоких нефротоксичных препаратов, через 6 месяцев приводит к хроническому заболеванию почек. J Pediatr 165: 522–527. https://doi.org/10.1016/j.jpeds.2014.04.058
CAS
Статья
PubMed
Google ученый
Rhone ET, Carmody JB, Swanson JR, Charlton JR (2014) Воздействие нефротоксических лекарств у младенцев с очень низкой массой тела при рождении. J Matern Fetal Neonatal Med 27: 1485–1490. https://doi.org/10.3109/14767058.2013.860522
CAS
Статья
PubMed
Google ученый
Tack ED, Perlman JM (1988) Почечная недостаточность у больных гипертонической болезнью недоношенных детей, получающих терапию каптоприлом. J Pediatr 112-5: 805–810. https://doi.org/10.1016/S0022-3476(88)83213-X
Статья
Google ученый
Maury M, Walti H, Richer C, Francoual C, Relier JP, Giudicelli JF (1984) Активность фермента, преобразующего ангиотензин I в сыворотке крови у недоношенных и доношенных детей. Biol Neonate 45: 102–104
CAS
Статья
PubMed
Google ученый
Накамура Х., Исии М., Сугимура Т., Чиба К., Като Х., Ишизаки Т. (1994) Кинетические профили эналаприла и эналаприлата и их возможные изменения в развитии у педиатрических пациентов с застойной сердечной недостаточностью. Clin Pharmacol Ther 56: 160–168. https://doi.org/10.1038/clpt.1994.119
Clin Pharmacol Ther 56: 160–168. https://doi.org/10.1038/clpt.1994.119
CAS
Статья
PubMed
Google ученый
Датта С., Наранг А. (2003) Острая почечная недостаточность, вызванная эналаприлом, у новорожденного. Педиатр Нефрол 18: 570–572. https://doi.org/10.1007/s00467-003-1121-5
Статья
PubMed
Google ученый
Руссоа А., Мираниб А., Перлмана Дж. (2013) Эналаприл-индуцированное острое повреждение почек у новорожденных.J Neonatal-Perinatal Med 6: 179–181. https://doi.org/10.3233/NPM-1366012
Статья
Google ученый

Lee GJ, Cohen R, Chang AC, Cleary JP (2010) Острая почечная недостаточность, вызванная ингибитором ангиотензинпревращающего фермента (ACEI), у недоношенных новорожденных с врожденным пороком сердца. J Pediatr Pharmacol Ther 15: 290–296
PubMed
Google ученый
Schilder J, Anker J (1995) Использование эналаприла при неонатальной гипертензии.Acta Paediatr 84: 1426–1428. https://doi.org/10.1111/j.1651-2227.1995.tb13581.x
CAS
Статья
PubMed
Google ученый
Отдаленная причина анурии у ребенка
Больной 2-х лет поступил с анурией и генерализованным отеком в течение 4 дней. В анамнезе не было инфекций, обезвоживания, токсичных веществ или употребления наркотиков. Родители не были кровными родственниками. Его вес составлял 20 кг (> 97 фунтов), а рост — 102 см (> 97 фунтов). Показатели жизнедеятельности были следующими: артериальное давление 90/60 мм рт.ст. (90p), частота пульса 86 / мин, частота дыхания 22 / мин и температура тела 36,5 ° C. Физическое обследование было нормальным, за исключением общего отек. Лабораторные исследования включали следующее: количество лейкоцитов (WBC) 10800 / мм3, уровень гемоглобина 10,5 г / дл, количество тромбоцитов 176000 / мм3, уровень азота мочевины крови 77 мг / дл, креатинин сыворотки. уровень 3,27 мг / дл, уровень кальция в сыворотке 8,5 мг / дл, уровень натрия в сыворотке 139 мэкв / л, уровень калия в сыворотке 4.5 мэкв / л, уровень мочевой кислоты в сыворотке 9,5 мг / дл, уровень сывороточного альбумина 2,8 г / дл, уровень общего белка в сыворотке 5 г / дл, уровень фосфора в сыворотке 7 мг / дл, холестерин в сыворотке уровень 137 мг / дл и уровень триглицеридов в сыворотке 133 мг / дл. PH крови был 7,41, HCO3 составлял 23 мэкв / л, количество ретикулоцитов составляло 1,4% (0,39-7,54), уровень гаптоглобина составлял 189 (> 30 мг / дл), уровень комплемента C3 в сыворотке составлял 97 мг / дл (90-180) и сыворотка уровень комплемента C4 составлял 24 мг / дл (10-40).
Показатели жизнедеятельности были следующими: артериальное давление 90/60 мм рт.ст. (90p), частота пульса 86 / мин, частота дыхания 22 / мин и температура тела 36,5 ° C. Физическое обследование было нормальным, за исключением общего отек. Лабораторные исследования включали следующее: количество лейкоцитов (WBC) 10800 / мм3, уровень гемоглобина 10,5 г / дл, количество тромбоцитов 176000 / мм3, уровень азота мочевины крови 77 мг / дл, креатинин сыворотки. уровень 3,27 мг / дл, уровень кальция в сыворотке 8,5 мг / дл, уровень натрия в сыворотке 139 мэкв / л, уровень калия в сыворотке 4.5 мэкв / л, уровень мочевой кислоты в сыворотке 9,5 мг / дл, уровень сывороточного альбумина 2,8 г / дл, уровень общего белка в сыворотке 5 г / дл, уровень фосфора в сыворотке 7 мг / дл, холестерин в сыворотке уровень 137 мг / дл и уровень триглицеридов в сыворотке 133 мг / дл. PH крови был 7,41, HCO3 составлял 23 мэкв / л, количество ретикулоцитов составляло 1,4% (0,39-7,54), уровень гаптоглобина составлял 189 (> 30 мг / дл), уровень комплемента C3 в сыворотке составлял 97 мг / дл (90-180) и сыворотка уровень комплемента C4 составлял 24 мг / дл (10-40). Уровень АСО составил 29I Ед / мл. Расчетная СКФ (рассчитанная по формуле Шварца) составила 34 мл / мин / л.73 м2, объем мочи 2 см3 / день. Анализ мочи показал PH 6,5, плотность 1045, белок 4+, кровь отрицательная, при микроскопии 3 эритроцита и 4 лейкоцита / поле с высоким увеличением. Соотношение белок / креатинин в моче составляло 30 мг / мг. Креатинин сыворотки увеличился до 5,03 мг / дл. Почечная сонограмма и допплер в норме. Ответа на адекватную гидратацию и внутривенное введение фуросемида не наблюдалось. У него была полная анурия, и гемодиализ проводился через день из-за тяжелой гиперволемии. После клинической и лабораторной оценки никаких доказательств, кроме протеинурии и почечной недостаточности, выявить не удалось.Считалось, что анурическое предлежание связано с острым тубулярным некрозом, диффузным мезангиальным склерозом или быстро прогрессирующим гломерулонефритом. Поэтому биопсия почек была проведена на 5-й день анурии. При биопсии почек выявлено 38 клубочков. Вопреки клинической картине многие клубочки на первый взгляд казались нормальными и нормоклеточными с гематоксилином и эозином.
Уровень АСО составил 29I Ед / мл. Расчетная СКФ (рассчитанная по формуле Шварца) составила 34 мл / мин / л.73 м2, объем мочи 2 см3 / день. Анализ мочи показал PH 6,5, плотность 1045, белок 4+, кровь отрицательная, при микроскопии 3 эритроцита и 4 лейкоцита / поле с высоким увеличением. Соотношение белок / креатинин в моче составляло 30 мг / мг. Креатинин сыворотки увеличился до 5,03 мг / дл. Почечная сонограмма и допплер в норме. Ответа на адекватную гидратацию и внутривенное введение фуросемида не наблюдалось. У него была полная анурия, и гемодиализ проводился через день из-за тяжелой гиперволемии. После клинической и лабораторной оценки никаких доказательств, кроме протеинурии и почечной недостаточности, выявить не удалось.Считалось, что анурическое предлежание связано с острым тубулярным некрозом, диффузным мезангиальным склерозом или быстро прогрессирующим гломерулонефритом. Поэтому биопсия почек была проведена на 5-й день анурии. При биопсии почек выявлено 38 клубочков. Вопреки клинической картине многие клубочки на первый взгляд казались нормальными и нормоклеточными с гематоксилином и эозином. Канальцы, интерстициальные и сосудистые структуры также были нормальными (Рисунок 1). Мезангиальная пролиферация была более заметной при окрашивании Periodic Acid Schift (рис. 2).Иммунофлуоресцентная микроскопия выявила мезангиальные отложения IgM. Гистопатологический диагноз — мезангиальный пролиферативный гломерулонефрит (mesPGN).
Канальцы, интерстициальные и сосудистые структуры также были нормальными (Рисунок 1). Мезангиальная пролиферация была более заметной при окрашивании Periodic Acid Schift (рис. 2).Иммунофлуоресцентная микроскопия выявила мезангиальные отложения IgM. Гистопатологический диагноз — мезангиальный пролиферативный гломерулонефрит (mesPGN).
После гистопатологического диагноза на 7-е сутки был назначен преднизолон 2 мг / кг / сут. Диурез начался постепенно, на 10-й день болезни анурия разрешилась, острая почечная недостаточность вылечилась без каких-либо последствий. Ремиссия наступила на 10-е сутки стероидной терапии.
Загрузить изображение
Рисунок 1: Канальцы, клубочки, интерстициальные и сосудистые структуры в норме.(Гематоксилин и эозин х100).
Загрузить изображение
Рисунок 2: Мезангиальное разрастание было более заметным. (Окрашивание периодической кислотой Шиффа x100).
(Окрашивание периодической кислотой Шиффа x100).
Успешное лечение тяжелой артериальной гипотензии и анурии у недоношенного ребенка с дисгенезией почечных канальцев — история болезни | Материнское здоровье, неонатология и перинатология
РТД — редкое заболевание, характеризующееся недоношенностью, олиго- или ангидрамнионом, тяжелой артериальной гипотензией и неонатальной почечной недостаточностью.Это гетерозиготное наследственное аутосомно-рецессивное заболевание с более чем 50 зарегистрированными мутациями [2]. Он влияет на ангиотензиноген, рецептор ангиотензиногена 1, ренин или гены ангиотензинпревращающего фермента в ренин-ангиотензиновой системе (РААС) без прогнозирующей корреляции генотип-фенотип. Подобные клинические результаты наблюдались у детей, подвергшихся блокаде РААС во время беременности [3], что подчеркивает важность РААС для развития почек. На данный момент опубликовано около 150 случаев RTD [2], однако сообщается только о 10 долгосрочных выживших [2, 4]; в большинстве случаев RTD приводит к летальному исходу либо в утробе матери, либо вскоре после рождения [5]. Дифференцированные проксимальные канальцы значительно уменьшены или даже отсутствуют [5] при гистологическом исследовании почек пациентов. Пренатальными признаками RTD являются олиго- или ангидрамнион и отсутствие конкретных результатов пренатального УЗИ мочевыводящих путей. После рождения отличительными признаками являются в различной степени последовательность Поттера с аномалиями лица и гипоплазией легких, гипокальварией и контрактурами суставов [2]. Пациенты поступают с тяжелой, рефрактерной к терапии артериальной гипотензией, анурией и обычно нуждаются в респираторной поддержке [5].
Дифференцированные проксимальные канальцы значительно уменьшены или даже отсутствуют [5] при гистологическом исследовании почек пациентов. Пренатальными признаками RTD являются олиго- или ангидрамнион и отсутствие конкретных результатов пренатального УЗИ мочевыводящих путей. После рождения отличительными признаками являются в различной степени последовательность Поттера с аномалиями лица и гипоплазией легких, гипокальварией и контрактурами суставов [2]. Пациенты поступают с тяжелой, рефрактерной к терапии артериальной гипотензией, анурией и обычно нуждаются в респираторной поддержке [5].
Гипотония и анурия у выживших, о которых сообщалось, были резистентны к обычному лечению болюсов жидкости, фуросемида, терапии катехоламинами и лечению гидрокортизоном. Почти всем пациентам требовался перитонеальный диализ в течение первых дней или недель жизни, пока не установился диурез. В двух случаях, о которых сообщалось, непрерывная инфузия свежезамороженной плазмы помогала повысить кровяное давление, но перитонеальный диализ все еще был необходим [6, 7]. Сообщается, что только один ребенок не нуждался в перитонеальном диализе.Richer et al. сообщают о недоношенном ребенке (гестационный возраст 26 + 5), у которого развиваются адекватное артериальное давление и диурез при начале непрерывной инфузии вазопрессина на 8-й день жизни [8]. Наш пациент — только второй, описанный без заместительной почечной терапии в неонатальном периоде, а также второй, получивший вазопрессин.
Сообщается, что только один ребенок не нуждался в перитонеальном диализе.Richer et al. сообщают о недоношенном ребенке (гестационный возраст 26 + 5), у которого развиваются адекватное артериальное давление и диурез при начале непрерывной инфузии вазопрессина на 8-й день жизни [8]. Наш пациент — только второй, описанный без заместительной почечной терапии в неонатальном периоде, а также второй, получивший вазопрессин.
Применение вазопрессина внутривенно повышает артериальное давление за счет прямого сосудосуживающего действия через рецепторы V1 и местного ингибирования продукции оксида азота.В то же время почечный кровоток усиливается, возможно, за счет избирательного эфферентного сужения артериол и опосредованного оксидом азота афферентного артериол вазодилатации [9]. Некоторые исследования показали, что вазопрессин помогает при артериальной гипотензии, резистентной к катехоламинам, при септическом и сердечном шоке, хотя его роль еще не ясна [10]. В этих исследованиях вазопрессин значительно повышал среднее артериальное давление и диурез [9, 11].
У всех зарегистрированных выживших после РТД артериальное давление и диурез нормализовались, однако гипоальдостеронизм сохранялся в большинстве случаев, что делало необходимым лечение флудрокортизоном [2, 4, 6,7,8].
У нашего пациента возникла спонтанная перфорация желудка. Механизм неясен, вероятным объяснением может быть гипоперфузия кишечника и некоторое внутрипросветное давление, например, из-за желудочного зонда. Имеется немного сообщений о перфорации желудка через назогастральный зонд у недоношенных детей, так как большинство перфораций наблюдается в пищеводе [12]. Пациент сообщил Kim et al. развилась перфорация подвздошной кишки в неонатальном периоде [4], что может быть связано с артериальной гипотензией при RTD, пациент сообщил Richer et al.перенес некротический энтероколит. Связано ли это с РЗП или крайней недоношенностью, остается неясным [8]. Поскольку число выживших невелико, трудно оценить, страдает ли определенный процент этих пациентов перфорацией кишечника; однако из-за гипоперфузии кишечника причинная связь кажется возможной. Остается неясным, является ли гипоперфузия кишечника результатом основного заболевания или нарушения микроциркуляции из-за применения вазопрессоров.Кроме того, введение гидрокортизона было связано со спонтанными перфорациями кишечника в прошлом [13]. До сих пор они не были описаны при вторичных RTD, вызванных воздействием блокаторов RAAS во время беременности [3]. У пациентов с перфорацией кишечника перитонеальный диализ не подходит; все зарегистрированные пациенты родились недоношенными и имели очень низкий вес при рождении, что сделало невозможным гемодиализ.
Остается неясным, является ли гипоперфузия кишечника результатом основного заболевания или нарушения микроциркуляции из-за применения вазопрессоров.Кроме того, введение гидрокортизона было связано со спонтанными перфорациями кишечника в прошлом [13]. До сих пор они не были описаны при вторичных RTD, вызванных воздействием блокаторов RAAS во время беременности [3]. У пациентов с перфорацией кишечника перитонеальный диализ не подходит; все зарегистрированные пациенты родились недоношенными и имели очень низкий вес при рождении, что сделало невозможным гемодиализ.
Как пациент, описанный Kim et al. [4], использование вазопрессина могло предотвратить заместительную почечную терапию у нашего пациента, обеспечив достаточную почечную перфузию и последовательный диурез.
У немногих выживших, о которых сообщалось, присутствует хроническое или терминальное заболевание почек [2], в одном случае была проведена трансплантация почки в возрасте 4 лет [14], другому пациенту потребовался перитонеальный диализ [7]. Однако, как утверждают авторы, все пациенты показывают нормальное когнитивное развитие.
Однако, как утверждают авторы, все пациенты показывают нормальное когнитивное развитие.
Распространенные причины, осложнения и советы по лечению
Анурия — это неспособность мочиться или отделять мочу. Само слово буквально переводится как «нет мочи». Это может быть симптом различных нарушений обмена веществ и объема, или это может быть проблема, связанная с аномалией самих почек или даже сердца при определенных обстоятельствах.
Родственное заболевание называется олигурия , что означает, что выработка мочи составляет менее 500 мл в день.
Что вызывает анурию?
Обычно существует три основных типа причин анурии, и они следующие:
Преренальные причины: Проблемы, возникающие вне почек и влияющие на выработку мочи. Сюда могут входить:
Гиповолемия: Возникает из-за потери жидкости, которая может быть результатом чрезмерной кровопотери, диареи , рвоты, ожогов, приема мочегонных препаратов, отека легких и потери жидкости из-за операционных процедур.
Низкое системное сосудистое сопротивление: Может возникнуть при тяжелых инфекционных состояниях, таких как сепсис или шок. Причиной также могут быть тяжелые аллергические реакции на некоторые лекарства и прием гипотензивных препаратов.
Сердечная недостаточность: Причиной могут быть такие состояния, как инфаркт миокарда , снижение кровоснабжения сердца, кардиомиопатия и аритмии .
Другое: Причиной может быть внезапное сжатие почечной вены или нижней полой вены, панкреатит или внезапное повышение абдоминального давления.
Причины со стороны почек: Проблемы в самих почках, которые могут быть вызваны нарушением структуры клубочков и почечных канальцев, резко снижающим диурез. Это может быть вызвано аутоиммунными заболеваниями, гломерулонефритом, нефротоксическими препаратами, приемом ингибиторов АПФ и заболеваниями почек.
Постренальные причины: Из-за проблем, возникающих после того, как кровь покинула почки. На нормальный кровоток могут влиять инфекции мочевыводящих путей, гипертрофия предстательной железы, двусторонняя блокада мочеточника, проблемы с клапанами задней уретры и перегибы катетера.
На нормальный кровоток могут влиять инфекции мочевыводящих путей, гипертрофия предстательной железы, двусторонняя блокада мочеточника, проблемы с клапанами задней уретры и перегибы катетера.
Диабет: Плохо контролируемый диабет может привести к опасному для жизни состоянию, называемому диабетическим кетоацидозом, которое может привести к острой почечной недостаточности и анурии.
Гипертония (высокое кровяное давление): Плохой контроль высокого кровяного давления может привести к повреждению артерий вокруг почек, нарушив их функцию
Камни в почках: Возникают из-за повышенного содержания минералов в моче. Если они станут достаточно большими, они могут затруднить отхождение мочи, что приведет к боли и другим осложнениям.
Опухоли в почках: Растущие массы почек могут нарушать их функцию, затрудняя диурез.
Симптомы анурии
Как следует из названия, единственный симптом анурии — снижение диуреза. Это также может влиять на качество мочи, в некоторых случаях наблюдается подтекание мочи. Чрезмерная потеря жидкости, диарея или рвота также могут сопровождать анурию. Изменения в мочеиспускании можно наблюдать, документируя количество мочи, выделенной за 24-часовой период.
Это также может влиять на качество мочи, в некоторых случаях наблюдается подтекание мочи. Чрезмерная потеря жидкости, диарея или рвота также могут сопровождать анурию. Изменения в мочеиспускании можно наблюдать, документируя количество мочи, выделенной за 24-часовой период.
Осложнения анурии
Анурия часто сопровождается дополнительными осложнениями, поскольку может быть результатом какого-либо основного состояния. Сердечно-сосудистые нарушения могут влиять на процессы удержания жидкости и натрия в организме, проявляясь анурией. Проблемы с желудочно-кишечным трактом, ведущие к сильной рвоте или диарее, могут привести к сильному обезвоживанию и дисбалансу объема. Гематологические проблемы, такие как анемия или дисфункция тромбоцитов, также являются потенциальными осложнениями.
Электролиты организма, которые обычно выводятся почками, также могут вызывать осложнения, поскольку могут начать накапливаться такие вещества, как калий, что приводит к их переизбытку. Гиперкалиемия — повышенное количество калия в организме — может привести к повреждению почек, сердечной аритмии и другим отклонениям ЭКГ.
Гиперкалиемия — повышенное количество калия в организме — может привести к повреждению почек, сердечной аритмии и другим отклонениям ЭКГ.
При диагностике анурии врач сначала задаст вам вопросы о симптомах, которые у вас могут быть. К ним относятся вопросы о задержке мочи, недавних проблемах с мочеиспусканием, усталости или наличии крови в моче .
Если ваш врач подозревает, что у вас анурия, будет начато более тщательное исследование функции почек. Это может включать заказ следующих тестов:
- Анализ мочи
- Компьютерная томография брюшной полости почек.
- МРТ для получения более детального изображения почек.
- Почечная сцинтиграфия — тест с использованием ядерной медицины.
- Биопсия для взятия небольшого образца ткани для просмотра под микроскопом.
Как лечить анурию?
Анурия считается неотложной медицинской помощью, требующей немедленного медицинского вмешательства.

 д. Также нередки случаи возникновения ренальной анурии при общей интоксикации организма после отравления разными ядами и лекарственными препаратами, переливания несовместимой крови, обширных ожогов, абортов и родов. Преренальная и ренальная анурия – формы анурии, которые возникают при нарушении секреторной функции почек, то есть их неспособности вырабатывать мочу.
д. Также нередки случаи возникновения ренальной анурии при общей интоксикации организма после отравления разными ядами и лекарственными препаратами, переливания несовместимой крови, обширных ожогов, абортов и родов. Преренальная и ренальная анурия – формы анурии, которые возникают при нарушении секреторной функции почек, то есть их неспособности вырабатывать мочу. Без лечения высокое кровяное давление может привести к необратимому повреждению почек и анурии.
Без лечения высокое кровяное давление может привести к необратимому повреждению почек и анурии. Антихолинергические препараты используются для лечения различных заболеваний, таких как болезнь Паркинсона и желудочно-кишечные расстройства, а также гиперактивный мочевой пузырь.
Антихолинергические препараты используются для лечения различных заболеваний, таких как болезнь Паркинсона и желудочно-кишечные расстройства, а также гиперактивный мочевой пузырь.
