Боль в мышцах: причины и симптомы. Диагностике, профилактика и лечение
Количество просмотров: 165 352
Дата последнего обновления: 30.04.2021 г.
Среднее время прочтения: 13 минут
Содержание:
Причины болей
Симптомы боли в мышцах
Различают острые и хронические миалгии
Диагностика
Лечение
Медикаментозная терапия
Профилактика
Боль в мышцах или миалгия – одна из частых причин обращения за медицинской помощью1. Около 30% больных на приеме у врача предъявляют жалобы на боли, которые часто связаны со скелетными мышцами2. Это объясняется тем, что мышечная система – одна из самых крупных в человеческом организме. Всего в теле человека насчитывается более 600 мышц3, их масса составляет 35-40%3 от общего веса, а у определенной категории людей, например, спортсменов, эта цифра может достигать 60%3.
Мышцы делятся по типу строения на скелетные, которые составляют большую часть мышечной массы, и гладкие, в основном представленные в мускулатуре внутренних полых органов (желудок, кишечник, бронхи, сосудистая стенка).
Причины болей
Определить причину мышечных болей бывает довольно сложно, так как миалгии могут быть обусловлены не только патологией самой мышцы, но и нередко становятся маской других заболеваний – ревматических, эндокринологических, инфекционных и неврологических1.
Основные причины боли в мышцах1:
- Травма: ушиб, растяжение, разрыв, отрыв мышцы. Особенно часто встречается в спорте, обычно не несет прямой угрозы жизни, не всегда диагностируется своевременно и может привести к осложнениям в виде гематом, воспалений, развитии контрактур. и имеют четкую локализацию.
- Чрезмерные физические нагрузки, особенно если мышцы не разогреты или слабо тренированы.Это крепатура или отсроченная мышечная болезненность, ослабевает максимум через 7 дней.

- Ревматические и системные заболевания (ревматическая полимиалгия5, фибромиалгия, остеоартриты и другие). Характеризуются поражением костно-мышечной системы и соединительной ткани, интенсивными и скованностью движений, особенно в области плечевого пояса, шеи и спины.
- Воспалительные процессы в мышечной ткани – миозиты7. Могут быть инфекционного (энтеровирусная инфекция, токсоплазмоз, туберкулез) и неинфекционного происхождения.
- Прием некоторых лекарственных веществ (например, статинов для снижения уровня холестерина8). Тяжесть таких проявлений может варьировать от дискомфорта и незначительной боли до воспаления (миозита) и даже гибели мышечных волокон (мионекроз). Подобные симптомы развиваются у 3-5% пациентов8 и часто становятся причиной отказа от дальнейшего лечения препаратами этой группы.
- Токсическое действие, в том числе, вирусное. В этих случаях на первый план выступают симптомы, характерные для вирусных инфекций: повышение температуры, боли в горле, заложенность носа, кашель и т.
 д. Мышечные боли могут быть показателем тяжести заболевания.
д. Мышечные боли могут быть показателем тяжести заболевания. - Неврогенные боли (миопатии). Хронические, иногда резкие боли в мышцах, которые дополняются слабостью мышц и другими неврологическими проявлениями.
- Электролитные нарушения (недостаток калия, магния). Дефицит микроэлементов может привести к нарушению передачи нервных импульсов к мышечным волокнам, их патологическим сокращениям, и как следствие, болевым ощущениям.
- Сосудистая патология. При нарушениях кровообращения мышцы страдают от недостатка кислорода.
- Эндокринные заболевания и обменные нарушения. При гипотиреозе одним из симптомов являются отеки, которые могут вызывать боли в мышцах.
- Переохлаждение или механическое перенапряжение, связанное с нарушением осанки, поддержанием нефизиологической позы, скелетными асимметриями11.
- Стресс. Тревога, которая сопровождает стрессовые ситуации приводит к мышечному спазму, снижению болевого порога и формированию хронического болевого синдрома11.

Одна из самых распространенных проблем – это боль в спине. При этом часто роль остеохондроза позвоночника переоценивают и большинство болевых проявлений имеют мышечное или миогенное происхождение9 и связаны с вовлечением мягких тканей, то есть мышц, фасций – мышечных оболочек – или связок в 99% случаев10. Специалисты объединяют это явление в миофасциальный болевой синдром, который имеет свои особенности течения и требует специального подхода в лечении.
Наверх к содержанию
Симптомы боли в мышцах
Наиболее типичную мышечную боль пациенты описывают так10:
- ноющая,
- сжимающая,
- тянущая,
- сверлящая,
- разлитая.
Чаще всего причина боли в мышцах связана с повышенной нагрузкой, которая может приводить к микротравмам, спазму или повышению тонуса. После отдыха мышечные боли могут возобновляться, что отличает их от суставных10.
Сопровождаться такие ощущения могут скованностью при движениях. Те мышцы, которые длительно находятся в напряжении, например, «статические», то есть те, что вовлечены в поддерживание определенной позы или положения тела, могут давать более сильные болевые ощущения, в них чаще всего обнаруживаются уплотнения и болезненность при обследовании.
Те мышцы, которые длительно находятся в напряжении, например, «статические», то есть те, что вовлечены в поддерживание определенной позы или положения тела, могут давать более сильные болевые ощущения, в них чаще всего обнаруживаются уплотнения и болезненность при обследовании.
Боль в мышцах может быть локальной или распространенной, также она может иметь зоны отражения (иррадиации), сопутствовать ей могут нарушения чувствительности10, особенно когда боль относится к миофасциальному синдрому (МФС).
Дополнительные критерии МФС: ограничение объема движений, тугой мышечный тяж, отраженная боль.
С повышением температуры и болями в мышцах протекают обычно воспалительные процессы – миозиты, в том числе ревматического происхождения, а также вирусные инфекции – грипп, вирус Коксаки и другие.
Наверх к содержанию
Различают острые и хронические миалгии
Острая боль чаще всего наблюдается при травмах, перегрузках, инфекционных заболеваниях. Она может иметь разную интенсивность – от незначительной до резко выраженной, обычно проходит за 2-7 дней.
Хроническая боль длится может длиться больше месяца и обычно свидетельствует о развитии миофасциального синдрома.
Выделяют такие степени мышечной боли9:
1 степень. Локальная или местная боль, которая проявляется только при воздействии на мышцу – давлении или растяжении. При пальпации можно обнаружить уплотнение, а в ответ на прощупывание могут быть небольшие судорожные подергивания. Мышечная сила в норме.
2 степень. Боль спонтанная, тянущая, по всей мышце, обнаруживаются соответствующие кожные зоны с повышенной болевой активностью. Сила мышц может незначительно снижаться, примерно на 25%9.
3 степень. Разлитая выраженная боль в покое, задействована целая группа мышц, их сила снижается на 30% и больше.
Наверх к содержанию
Диагностика
От того, какая боль в мышцах наблюдается у пациента, зависит диагноз и выбор лечения. Основными диагностическими критериями миогенной, то есть имеющей мышечное происхождение, боли, считаются:
- уплотнение, которое проявляется изменениями формы, размера, конфигурации, протяженности и консистенции,
- повышение сократительной активности, особенно в ответ на пальпацию,
- нарушение координации между отдельными мышечными группами.

Выявить конкретный очаг поражения в мышцах бывает не всегда просто, поэтому обязательно проводят тщательный опрос и обследование.
Так, миогенные боли в области мышц плечевого пояса могут проявляться болью в висках, ощущением «тяжелой» головы, утрат ой чувства равновесия, болезненными ощущениями в плечевом суставе даже ночью, в покое9.
Для диагностики миалгий назначают лабораторные и инструментальные методы обследований.
Лабораторные методы1:
- общий развернутый анализ крови: изменения лейкоцитарной формулы, скорости оседания эритроцитов могут говорить о наличии воспалительного процесса, снижение гемоглобина (анемия) тоже может быть причиной мышечных болей;
- анализ крови на электролиты и микроэлементы: калий, магний, железо, кальций и другие7;
- определение острофазовых показателей (С-реактивный белок) – их повышение говорит в пользу ревматических заболеваний;
- определение уровня гормонов щитовидной железы для исключения гипотиреоза;
- иммунологические тесты – для выявления аутоиммунных процессов в организме;
- определение уровня специфических «мышечных» ферментов – КФК (креатинфосфокиназы)1, при повреждении мышечных клеток КФК поступают в кровь и показатель получается увеличенным.

КФК – один из важных показателей для диагностики миалгий.
Различают миалгии с повышением активности креатинфосфокиназы и без.
К первым относятся: воспаления мышечной ткани (миозиты), токсическое поражение, травмы, последствия чрезмерных физических нагрузок.
Из инструментальных методов используют УЗИ и миографию1.
Чаще всего хронические миалгии при миофасциальном синдроме требуют дифференциальной диагностики с ревматическими и системными заболеваниями, такими как ревматическая полимиалгия и фибромиалгия1.
Ревматическая полимиалгия в основном диагностируется у людей 55-60 лет.
Сочетается с:
- длительной лихорадкой, похудением,
- скованностью движений,
- незначительными болями в суставах,
- резким повышением лабораторных показателей, таких как С-реактивный белок и СОЭ;
- мышечная боль локализуется в области крупных суставов, шеи, бедер, наблюдается постоянно,
- отсутствует слабость при боли в мышцах;
- значительное улучшение наступает после назначения даже маленьких доз гормональных препаратов (глюкокортикоидов)1.

Отличительные особенности фибромиалгии:
- чаще страдают женщины от 40 до 60 лет;
- боль симметричная, постоянная, распространяется на несколько групп мышц, связок и костей;
- всегда сопровождается психологическими нарушениями: тревогой, депрессией;
- улучшение наступает после назначения антидепрессантов.
Наверх к содержанию
Лечение
Лечение боли в мышцах всегда комплексное с сочетанием медикаментозных и немедикаментозных методов и должно учитывать причину.
Как снять боли в мышцах: общие принципы1:
- Обеспечить покой для пострадавшей мышцы.
- Использовать местные обезболивающие средства.
- Принимать нестероидные противовоспалительные средства внутрь и локально в виде гелей, мазей, кремов.
- Использовать горячие влажные компрессы и обертывания.
- Делать лечебную физкультуру: упражнения на мягкое растяжение и расслабление мышц.
- Ходить на расслабляющий массаж.

- Лечить основное заболевание или корректировать дефицит электролитов, витаминов.
Наверх к содержанию
Медикаментозная терапия
Действие лекарственных средств при миалгиях должно быть направлено на уменьшение болевых ощущений, снятие спазма и воспаления1. Для этого в первую очередь назначают препараты из группы нестероидных противовоспалительных средств (НПВС), в том числе, Мотрин®.
Мотрин® выпускается в виде таблеток для приема внутрь. Препарат показан при болях в мышцах, связанных с воспалением, травмой, перегрузкой. Он обладает обезболивающим, противовоспалительным и жаропонижающим действием, которое может продолжаться до 12 часов12,13. Если у вас нет возможности посетить врача в ближайшее время, а боль причиняет ощутимый дискомфорт, то принимать Мотрин® можно так: 2 таблетки как стартовую дозу и затем по 2 таблетки каждые 12 часов или по 1 таблетке каждые 8 часов. Курс приема без консультации врача, не дольше 5 дней. Если интенсивность и характер боли не меняется, то необходимо немедленно обратиться к специалисту (терапевту, травматологу, ревматологу) для выяснения причины миалгии и полноценного лечения.
Как еще избавиться от боли в мышцах?
Народные средства чаще всего используются при хроническом болевом синдроме. Большинство из них связаны с отвлекающими процедурами, имеют раздражающее или разогревающее действие11. Такими раздражителями могут быть: стручковый перец, эфирные масла сосны, пихты, эвкалипта, мяты и другие. Также применяются средства на основе пчелиного и змеиного ядов11. При нанесении их на кожу появляется чувство тепла или жжения, которое может отвлечь от болевых ощущений.
При использовании подобных методов нужно помнить о том, что эти методы не являются лечением причины заболевания, а могут помочь на время немного снять симптомы за счет раздражающего действия.
Наверх к содержанию
Профилактика
Для профилактики миалгий необходимо укреплять мышечный каркас, выполнять упражнения на растяжку и релаксацию2. Это эффективно защищает от микротравм и растяжений. При хронических мышечных болях может понадобиться изменение образа жизни: пересмотр нагрузки, физической активности, смена рода деятельности, предупреждение стрессов, изменения рациона питания для коррекции дефицита витаминов и микроэлементов.
Периодические курсы массажа также помогают поддерживать тонус мышц.
Любая мышечная боль, которая не связана с конкретной травмой или перегрузкой должна стать поводом для обращения к врачу и тщательной диагностики, так как может маскировать множество серьезных заболеваний.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
- Н.А.Шостак. Миалгии: подходы к дифференциальной диагностике, лечение. Современная ревматология, 2013, №3, с.21-24.
- О.В.Воробьева. Боль в спине и конечностях в практике терапевта (фокус на невоспалительные миалгии). Справочник поликлинического врача. 2014; 06: 6-12.
- И.В.Гайворонский, Г.И.Ничипорук, А.И.Гайворонский. Анатомия и физиология человека, 6-е издание. Учебник. Москва. Издательский центр «Академия», 2011, 498с.

- Проф. Франциско Биоска Директор Департамента медицины и спортивной адаптации ФК Шахтер (Донецк, Украина). Мышечные травмы. Актуальные аспекты спортивной медицины, Москва, 2009. С.48-55.
- И.Б.Башкова, Е.И.Буслаева. Ревматическая полимиалгия: редко диагностируемое, но нередко встречающееся заболевание. РМЖ «Медицинское обозрение», №1, 04.12.2017, с.48-52.
- Г.А.Иваничев. Патогенетические аспекты формирования и проявления классических болевых мышечных синдромов. Мануальная терапия, 2009. №3 (35), с.3-12.
- Т.А.Захарычева, А.С.Шировокова, Н.В.Левун, М.В.Лазарева. Миогенные боли в практике врача. Дальневосточный журнал инфекционной патологии, №34, 2018. С.84-88.
- М.Г.Бубнова*. Нежелательные эффекты терапии статинами: реальные доказательства. Кардиосоматика. 2019; 01: 51-61
- Г.А.Иваничев. Клинические болевые мышечные синдромы. Казанский медицинский журнал, 2011, т.92, №2, с.244-248.
- Е.В.Подчуфарова . Место нестероидных противовоспалительных препаратов в лечении острых скелетно-мышечных болевых синдромов.
 Consilium Medicum. 2010; 9: 95-100
Consilium Medicum. 2010; 9: 95-100 - Природа в помощь. Отвлекающие и разогревающие средства. Справочник провизора. 2013; 04: 31.
- Инструкция по применению Мотрин®.
- Fricke JR et al. Efficacy and safety of naproxen sodium and ibuprofen for pain relief after oral surgery. Curr Ther Research. 1993; 54(6):619-627.
Метеочувствительность: причины, симптомы и лечение
Метеочувствительность: причины, симптомы и лечение
Метеочувствительность (метеозависимость) — это реакция вашего организма на воздействие погодных (метеорологических) факторов. Это может быть снег, дождь или просто пасмурная погода, магнитные бури, вспышки на солнце и т. д.
Человек слишком восприимчив к колебаниям погоды из-за ослабленного иммунитета или хронических заболеваний. Чаще всего проблема с сердечно-сосудистой системой сопровождаются метеочувствительностью. Исследования показали, что организм реагирует не на саму погоду, а на ее резкое изменение. А недомогание может продолжаться на протяжении 4 суток. Зависит все от организма человека, его возраста, комплектации и наличия хронических заболеваний, даже характер играет роль в данной ситуации.
А недомогание может продолжаться на протяжении 4 суток. Зависит все от организма человека, его возраста, комплектации и наличия хронических заболеваний, даже характер играет роль в данной ситуации.
Симптомы заболевания
Различают множество симптомов. Все довольно индивидуально. И у каждого человека болезнь может проявляться по-разному. Это зависит от вашего иммунитета. Самые распространенные симптомы метеочувствительности:
Ощущается легкое недомогание;
-
Потеря аппетита; -
Усталость; -
Боли в суставах; -
Мигрень; -
Головокружение; -
Шум в ушах и боль в глазах; -
Скачки давления; -
Обострение хронических заболеваний; -
Сердцебиение.
Иногда могут возникнуть боли в сердце из-за резких перемен погоды, есть вероятность того, что болезнь приведет к инфаркту. Во время вспышек на солнце и магнитных бурь многие люди обращаются в пункт скорой помощи. Отметили, что в такие дни происходит больше аварий на дорогах и обостряются неврозы и другие психические расстройства.
Во время вспышек на солнце и магнитных бурь многие люди обращаются в пункт скорой помощи. Отметили, что в такие дни происходит больше аварий на дорогах и обостряются неврозы и другие психические расстройства.
Типы метеочувствительности у человека
Стоит сказать, что есть несколько типов метеочувствительности, которые сопровождаются разными симптомами и последствиями. Первая степень недуга — это метеочувствительность. Она характеризуется ухудшением общего состояния организма. Человек может ощущать легкое недомогание. Ухудшение состояния никак не подтверждается общими анализами. Так что определить, что с человеком просто не возможно. Следующая степень заболевания — метеозависимость. В этом случае у человека можно наблюдать нарушение ритма сердца, возможны даже болевые ощущения. Будет изменяться артериальное давление. Оно может то понижаться, то резко повышаться. Человек находится в состоянии беспокойства. Последняя степень и самая тяжелая — это метеопатия. Она в свою очередь разделяется еще на пять типов метеочувствительности.
Она в свою очередь разделяется еще на пять типов метеочувствительности.
Мозговой тип. Такое состояние при метеочувствительности человек может описать следующим образом: ощущается шум в голове и ушах, головокружение, головные боли. Это не дает нормально работать или учиться. Состояние просто выбивает из колеи.
Астеноневротический тип. У человека отмечают изменение артериального давления. Можно наблюдать нарушение сна и постоянную раздражительность. У него повышенная возбудимость, которая может привести к различным нарушениям.
Неопределенный тип. При данном типе человек не может точно описать свое состояние. Он чувствует себя плохо, ощущает боли в суставах, недомогание, рассеянность, некую слабость, боль в мышцах. У него может ломить все тело.
Причины метеочувствительности
Всем не терпится узнать, почему же некоторые люди подвержены такой чувствительности к погоде. Человек — это часть природы, мы тесно связаны с внешней средой.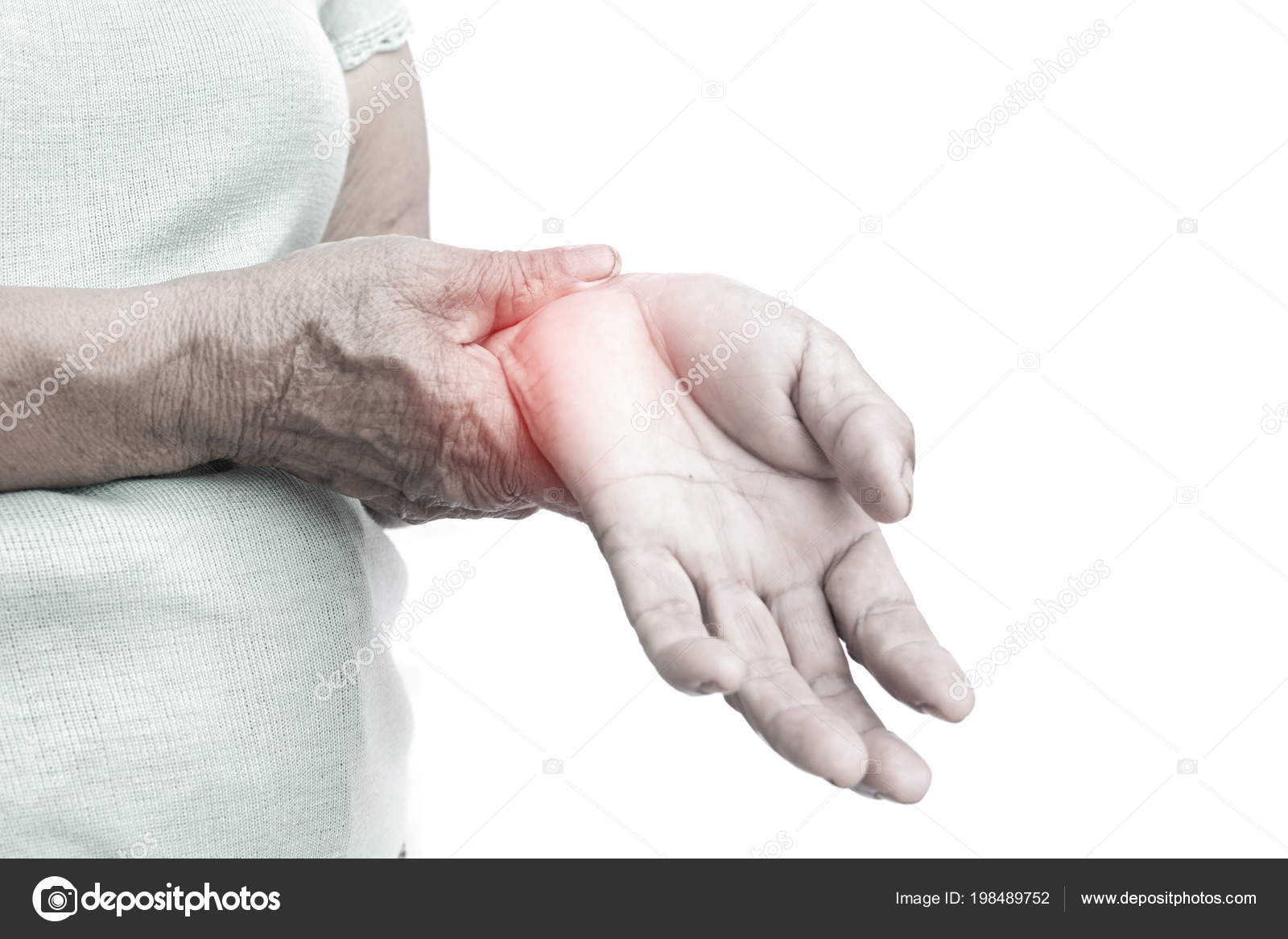 Погода — это не только ясная или пасмурная погода. Мы чувствуем давление, влажность, магнитное и электрические поля. И все это влияет на наше состояние. То, что изменяется в природе на данный момент времени, влияет на наш организм. Мы ощущаем это каждой клеточкой тела. Метеочувствительность зависит от исходного состояния организма. Заболевание отмечают чаще всего у людей, которые редко бывают на свежем воздухе, ведут сидячий образ жизни и занимаются умственным трудом. У них слишком сужены зоны микроклиматического комфорта. При резком изменении погоды человек может чувствовать себя рассеянным, и он более расположен к различным вирусам (грипп, ангина и т. д.)
Погода — это не только ясная или пасмурная погода. Мы чувствуем давление, влажность, магнитное и электрические поля. И все это влияет на наше состояние. То, что изменяется в природе на данный момент времени, влияет на наш организм. Мы ощущаем это каждой клеточкой тела. Метеочувствительность зависит от исходного состояния организма. Заболевание отмечают чаще всего у людей, которые редко бывают на свежем воздухе, ведут сидячий образ жизни и занимаются умственным трудом. У них слишком сужены зоны микроклиматического комфорта. При резком изменении погоды человек может чувствовать себя рассеянным, и он более расположен к различным вирусам (грипп, ангина и т. д.)
Сильный ветер может вызвать перевозбуждение нервной системы, при этом раздражая рецепторы кожи. В последние годы изучение погодных условий на организм человека получило название — синдромная метепатология. У некоторых людей плохая дождливая погода оставляет отпечаток и на внешности. Лицо становится бледным и вид очень усталый.
Лечение и профилактика метеочувствительности
Если у человека есть хронические заболевания, то требуется, прежде всего, лекарственная профилактика во время неблагоприятных погодных условий.
Рекомендовано принимать солнечные и воздушные ванны. Больше времени находитесь на свежем воздухе. Это поможет вашему организму справиться с проблемой. Стоит заниматься лечебной физкультурой.
Стоит отметить, что здоровый образ жизни поможет избавиться от метеочувствительности. Необходимо укрепить свой иммунитет и защитные функции организма. Правильное питание и занятие спортом сыграют большую роль в данной ситуации. Помогает при метеочувствительности ходьба, бег, контрастный душ, дыхательная гимнастика, холодные обертывания.
Если ощущается пониженное артериальное давление, то стоит пропить поливитамины и приготовить настои трав (лимонник, элеутерококка и т. д.) или крепкий чай.
Во время плохой погоды старайтесь есть продукты, содержащие железо, калий, кальций и аскорбиновую кислоту. Ограничьте себя в употреблении соли.
Ограничьте себя в употреблении соли.
Стоит отметить, что от метеочувствительности нельзя полностью избавиться, но можно облегчить ее протекание.
Краткий справочник по ревматизму — Venäjän kielinen reuma-aapinen
Краткий справочник по ревматизму
на русском языке
перевод сведений о ревматических заболеваниях сделан со страницы:
Suomen Reumaliitto Ry
http://www.reumaliitto.fi/reuma-aapinen/reumataudit/
1. ФИБРОМИАЛГИЯ, 2. ПАДАГРА, 3. ДЕТСКИЙ РЕВМАТИЗМ, 4. ЛАЙМБОРЕЛЛИОЗ, 5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАН, 6. ПСОРИАЗ СУСТАВОВ, 7. СУСТАВНОЙ РЕВМАТИЗМ, 8. СУСТАВНОЙ РЕВМАТИЗМ II, 9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ, 10. ОСТЕОПОРОЗ, 11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ,12. ПОЛИМИОЗИТ, 13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА , 14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА 15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ 16. СИНДРОМ ШЕГРИНА 17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ 18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE) 19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ) 20.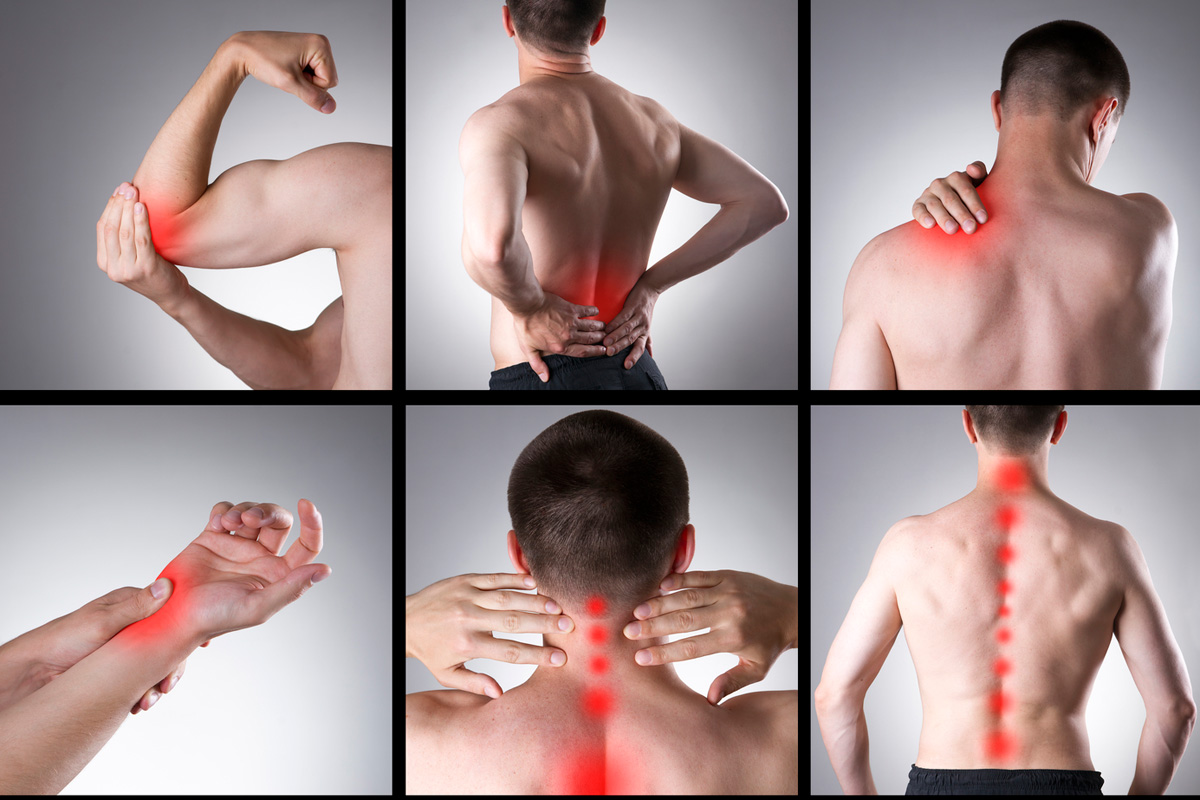 ВАСКУЛИТ
ВАСКУЛИТ
1. ФИБРОМИАЛГИЯ (МЫШЕЧНЫЙ РЕВМАТИЗМ)
Фибро – значит соединительная ткань, а миалгия – боль в мышцах. Фибромиалгия вызывает боль в мышцах, соединительных и внесуставных мягких тканях. Помимо болей в опорно-двигательном аппарате, пациенты страдают различными нарушениями сна: поверхностный сон, частые пробуждения по ночам, чувство разбитости и физического истощения по утрам. К тому же у них наблюдаются различные типы психических и неврологических симптомов, которые могут быть очень разнообразными.
Чаще заболеванием страдают женщины среднего и пожилого возраста. Согласно оценкам фибромиалгией заболевает от 2 до 5% населения, у детей и молодежи заболевание встречается редко.
Причины
Причины возникновения фибромиалгии до сих пор не совсем ясны. На возникновение симптомов влияют многие факторы, вследствие которых болезнь развивается в виде различных изменений со стороны центральной нервной системы (ЦНС). У многих пациентов симптомы проявляются вместе с инфекцией, травмой или в других ситуациях, сопровождающихся болью. Иногда местные боли переходят в общую болевую чувствительность. Некоторые пациенты страдают от гиперподвижности суставов, у других к симптомам присоединяются социальные или психические проблемы. Часто у больных фибромиалгией встречаются другие сопутствующие болезни.
Иногда местные боли переходят в общую болевую чувствительность. Некоторые пациенты страдают от гиперподвижности суставов, у других к симптомам присоединяются социальные или психические проблемы. Часто у больных фибромиалгией встречаются другие сопутствующие болезни.
Одной из причин возникновения фибромиалгии является долговременный стресс, вызывающий плохое настроение и чувство угнетения. Причиной стресса может быть многократно повторяющийся и продолжительный внешний раздражитель: работа, чувство неудовлетворённости, спешка, движение, шум, человеческие отношения, денежные проблемы или безработица. У больных фибромиалгией подтверждены такие же гормональные изменения, как у людей, страдающих от долговременного стресса. Ещё неизвестно, является ли причиной возникновения фибромиалгии стресс или депрессия и беспокойство, скорее результат, чем причина фибромиалгии.
Другая причина болезни – недостаток сна или его плохое качество. Во время глубокого сна гипофиз вырабатывает гормон роста, который имеет анаболическое действие (укрепляющее ткани). Если происходит нехватка глубокого сна, гормон роста не выделяется. У больных подтверждено уменьшение выделения гормона роста. В то же время, похожие на фибромиалгию симптомы были выявлены в лабораторных условиях, когда у исследуемых людей был просто нарушен нормальный сон.
Если происходит нехватка глубокого сна, гормон роста не выделяется. У больных подтверждено уменьшение выделения гормона роста. В то же время, похожие на фибромиалгию симптомы были выявлены в лабораторных условиях, когда у исследуемых людей был просто нарушен нормальный сон.
Стресс, нарушения сна и другие причины, влияющие на нарушения выделения гормонов, могут влиять на ЦНС таким образом, что боли усиливаются. Больные часто испытывают личностное и социальное давление, проявляющееся в виде физических симптомов, часто в виде боли.
Симптомы
Важнейшим симптомом фибромиалгии являются продолжительные боли в разных частях тела, на характер которых влияют различные внешние раздражители. Пациенты описывают боли: щиплющая, жгучая, режущая, ноющая, глубинная, изнуряющая, монотонная. Боль усиливают холод, влага, сквозняки и психические стрессы. В сауне боли уменьшаются, но после сауны вновь усиливаются.
Для больных фибромиалгией также характерны: усталость, утомляемость, слабость, отеки и чувство одеревенения. В добавление к болям опорно-двигательного аппарата, могут возникать головные боли, боли в животе, боли при месячных и при мочеиспускании. Многие пациенты чувствуют опухание суставов, хотя врач не диагностирует это. Больные быстро устают при нагрузке. И почти все пациенты жалуются на не дающий отдыха сон.
В добавление к болям опорно-двигательного аппарата, могут возникать головные боли, боли в животе, боли при месячных и при мочеиспускании. Многие пациенты чувствуют опухание суставов, хотя врач не диагностирует это. Больные быстро устают при нагрузке. И почти все пациенты жалуются на не дающий отдыха сон.
Диагностика
Диагностика фибромиалгии основана на жалобах пациента и врачебных клинических исследованиях. Для подтверждения заболевания берут во внимание большую группу других заболеваний, которые также вызывают болевые симптомы. Другие болезни не исключают возможности заболевания фибромиалгией.
В беседе с пациентом врач обращает особое внимание как на характер болей в разных ситуациях, так и на качество сна. При врачебном обследовании отмечают болевую реакцию в известных чувствительных точках на теле. Некоторые участки тела очень болезненны. При фибромиалгии нет изменений в анализах крови.
При необходимости проводят дополнительные исследования для исключения других болезней, вызывающих утомляемость и боли, такие как анемия, нарушения функции щитовидной железы, мышечные боли или симптомы, вызванные климаксом.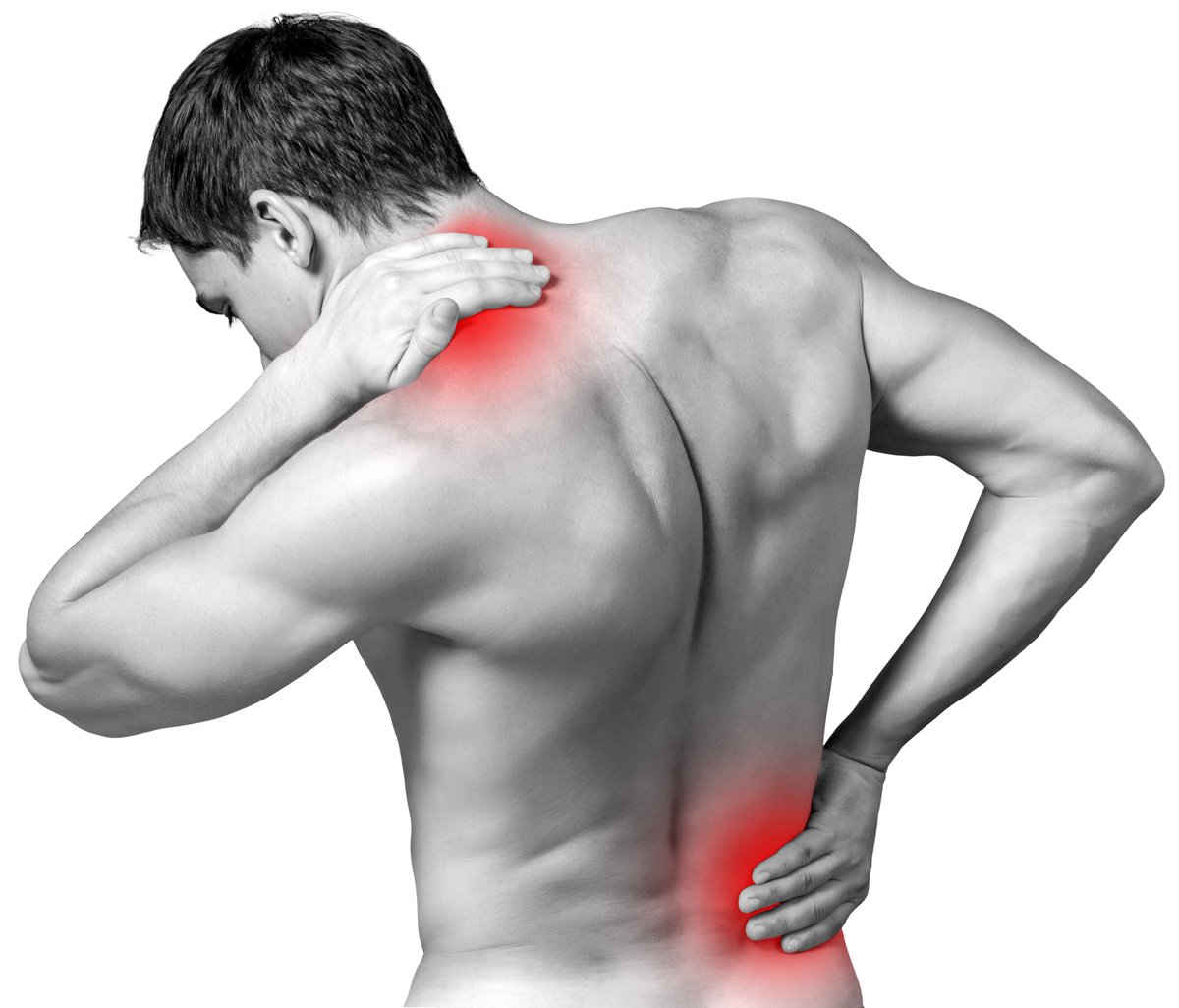 Гиперподвижность суставов также требует обследования.
Гиперподвижность суставов также требует обследования.
Часто у больных фибромиалгией имеются сопутствующие болезни, которыми могут быть, например, воспаление кишечника, мочевого пузыря, эндометриоз, головные боли, признаки утомляемости и депрессия. Особенно у пожилых людей фибромиалгия может проявляться одновременно с заболеванием коронарных сосудов, диабетом, повреждением суставов и суставным ревматизмом. Это называется секундарной фибромиалгией.
Лечение
У фибромиалгии нет единого, всем подходящего и приносящего результаты лечения, т.к. причины болезни различны. Очень важно собственное мнение пациента о результатах лечения.
Планирование, осуществление и наблюдение за результатами лечения – основная предпосылка тесной и доверительной совместной работы пациента и врача. Важно прекратить дальнейшие ненужные дополнительные исследования, которые в худшем случае приводят к напрасным хирургическим вмешательствам. Лечить пациента с фибромиалгией лучше всего способен врач поликлиники, который хорошо знает его проблемы.
Получение знаний о фибромиалгии – основа лечения. По возможности на ранней стадии пациенту следует пройти курс реабилитации, предназначенный для пациентов с фибромиалгией. Обычно удаётся совмещать его с трудовой деятельностью. Хорошие результаты даёт групповое обучение. На курсах помогают уменьшить утомляемость, сопутствующую заболеванию, поддерживают самолечение и тренинг. Избегание стресса и повышение настроения с помощью тёплых ванн, массажа и других способов физиотерапии, а также обсуждение в группах и психологическая поддержка, являются единой лечебной линией. Некоторым подходит закаливание организма (купание в проруби, холодные камеры) и постепенное увеличение физической нагрузки.
Физкультуру следует вводить осторожно. Подходящие виды спорта: ходьба, ходьба с палками, аква–аэробика, велосипед, танцы и лыжи. Физическая нагрузка направлена на включение организмом собственных защитных механизмов, облегчающих боль.
Специального лекарства для лечения фибромиалгии ещё нет. В качестве медикаментозного лечения можно попробовать лекарства, улучшающие качество сна и настроения, например, амитриптилин. Лечение следует начинать небольшими дозами для уменьшения побочных эффектов. Польза такого лечения наблюдается лишь спустя несколько недель. От обычных обезболивающих средств эффекта немного, иногда помогает парацетамол. Польза медикаментозного лечения должна превышать его побочные эффекты. Для снятия болей нервного происхождения некоторым пациентам подходят лекарства, влияющие на ЦНС. Если к фибромиалгии присоединяется длительная бессонница, депрессия или другие психические симптомы, больному необходима психиатрическая помощь.
В качестве медикаментозного лечения можно попробовать лекарства, улучшающие качество сна и настроения, например, амитриптилин. Лечение следует начинать небольшими дозами для уменьшения побочных эффектов. Польза такого лечения наблюдается лишь спустя несколько недель. От обычных обезболивающих средств эффекта немного, иногда помогает парацетамол. Польза медикаментозного лечения должна превышать его побочные эффекты. Для снятия болей нервного происхождения некоторым пациентам подходят лекарства, влияющие на ЦНС. Если к фибромиалгии присоединяется длительная бессонница, депрессия или другие психические симптомы, больному необходима психиатрическая помощь.
Прогноз
Прогноз благоприятный, хотя улучшающего лечения нет. Симптомы фибромиалгии сохраняются годами и десятилетиями, но повреждения органов или тканей организма не происходит и заболевание вполне совместимо с жизнью. Многие выходят на пенсию раньше срока по другим причинам. В настоящее время чиновники, решающие пенсионные вопросы, не считают фибромиалгию причиной потери трудоспособности и выхода на пенсию.
2. ПАДАГРА (греч. podos – нога, греч. agra – захват, дословно «нога в капкане»)
Падагрой заболевают чаще мужчины среднего возраста. В Финляндии падагрой болеет примерно 30000 человек. Появление заболевания может быть обусловлено изменением жизненных привычек и увеличением потребления алкоголя, небольших доз аспирина и диуретиков.
Падагра – заболевание, обусловленное нарушениями пуринового обмена, приводящего к повышению уровня мочевой кислоты (уратов) в крови и отложению их в тканях, в суставных хрящах, эпифизах костей, околосуставных тканях, почках и других органах. Увеличение показателей мочевой кислоты (гиперурекемия) может вызывать почечную недостаточность.
На фоне падагры могут возникать нарушения деятельности энзимов, передающиеся по наследству. Причиной болезни могут быть нарушения питания, переедание, употребление алкоголя, особенно пива, ожирение, сахарный диабет, высокие показатели жиров крови и артериальная гипертония. Падагра также может развиваться как побочное заболевание при приёме диуретиков и аспирина. Иногда падагра проявляется вместе с почечной недостаточностью или заболеваниями крови.
Иногда падагра проявляется вместе с почечной недостаточностью или заболеваниями крови.
Симптомы
Первым симптомом падагры является острое воспаление в суставе большого пальца ноги. Позже воспаляются другие суставы – колени, шейный отдел позвоночника и суставы пальцев рук. Падагра вызывает постоянные суставные изменения и кристаллизацию мочевой кислоты в мягких тканях (тофусы), к ним могут присоединяться заболевания почек. В настоящее время падагра очень редко приводит к инвалидности.
Симптомы проявляются чаще при нагрузке на воспаленный сустав или при приёме алкоголя и пуриносодержащей пищи. Сустав становится горячим, красным и очень болезненным. Картина болезни не всегда типичная. В течение недели воспаление проходит само по себе, но при лечении – быстрее.
Диагностика
При диагностике падагры врач выявляет типичные симптомы и изменения питания пациента. Диагноз подтверждается на основе исследования суставной жидкости, в которой под микроскопом видны кристаллы уратов. У больных падагрой показатели мочевой кислоты обычно высокие. С другой стороны, они могут быть высокими и у здоровых людей. Низкие показатели также не исключают возможности заболевания падагрой. При исследованиях важно проверить работу почек, чтобы исключить нарушение их деятельности.
У больных падагрой показатели мочевой кислоты обычно высокие. С другой стороны, они могут быть высокими и у здоровых людей. Низкие показатели также не исключают возможности заболевания падагрой. При исследованиях важно проверить работу почек, чтобы исключить нарушение их деятельности.
Лечение
В качестве лечения острого приступа падагры используют холод, обезболивающие и противовоспалительные лекарства, покой. Интенсивное лечение при остром приступе падагры – внутрисуставное введение кортизона.
Важнейшим элементом лечения является сбалансированность приёма лекарств, образа жизни и особенно питания пациента. При планировании лечения также необходима консультация врача–диетолога. При необходимости правильным питанием можно поддержать умеренное похудание.
Диету следует соблюдать уже после первого приступа падагры. Диета запрещает продукты питания, из-за которых образуется мочевая кислота и с её помощью можно значительно снизить приём основных лекарств.
Но иногда одной диеты недостаточно для лечения. Тогда после третьего приступа падагры начинают медикаментозное лечение, которое снижает синтез мочевой кислоты в крови. В таких случаях эффективен аллопуринол. Лечение аллопуринолом можно начинать только после подтверждения диагноза падагры. Его побочным эффектом могут быть нарушения работы печени и изменения картины крови, поэтому лечение проводится под контролем анализов крови. Если в течение года на фоне лечения не было приступов, можно прекращать приём препарата.
Тогда после третьего приступа падагры начинают медикаментозное лечение, которое снижает синтез мочевой кислоты в крови. В таких случаях эффективен аллопуринол. Лечение аллопуринолом можно начинать только после подтверждения диагноза падагры. Его побочным эффектом могут быть нарушения работы печени и изменения картины крови, поэтому лечение проводится под контролем анализов крови. Если в течение года на фоне лечения не было приступов, можно прекращать приём препарата.
Прогноз
При грамотном лечении прогноз при падагре хороший, но если по каким-то причинам нельзя использовать аллопуринол могут возникнуть проблемы. Причиной неудачи лечения также может быть несоблюдение диеты.
Диета
Больным падагрой необходимо иметь список различных продуктов питания, содержащих пурин. Его можно найти в аптеках и в интернете. Ниже кратко о важнейших продуктах питания.
Полностью запрещены продукты, содержащие довольно много пурина:
рыба
мясо
горох, бобы, соя, грибы, спаржа
Другие вредные вещества:
все алкогольные напитки (препятствуют выведению мочевой кислоты), особенно пиво
аспириносодержащие жаропонижающие лекарства
Разрешённые продукты питания, содержащие небольшое количество пурина:
зерновые
молочные продукты
яйца, жиры, сахар
фрукты, почти все овощи, картофель
кофе, чай, какао, приправы
икра осетровых рыб
3. ДЕТСКИЙ РЕВМАТИЗМ
ДЕТСКИЙ РЕВМАТИЗМ
Детским ревматизмом называют воспаление суставов, возникающее по неизвестным причинам у детей до 16-летнего возраста, и которое длиться больше шести недель. Определение болезни условное, т.к. причины её возникновения неизвестны, такие же симптомы болезни могут возникать и после 16 лет. Заболевшие в детстве позднее сохраняют первоначальный диагноз.
Детский ревматизм в настоящее время делится на семь подтипов. Для всех видов используют название детский ревматизм или ювенальный идиопатический артрит. Ежегодно в Финляндии заболевает 100-150 детей, половина из которых – до 5 лет.
Причины
Причины возникновения неизвестны. Возможно, их несколько, а наследственные факторы увеличивают риск заболевания какой-либо формой ревматизма. Детский ревматизм напрямую не передаётся по наследству, и не ведёт себя так, как инфекционное заболевание. К детскому ревматизму относят детские болезни (олигоартрит) или формы, похожие на заболевания взрослых (суставной ревматизм, суставной псориаз, ревматизм позвоночника).
Симптомы
Обычно первым симптомом детского ревматизма является утренняя негибкость суставов, которую сразу замечают родители. Негибкость может проявляться либо во всех, либо только в больных суставах. Из-за болей дети хромают или оберегают суставы. Также у них могут быть проблемы со сном. Однако маленькие дети не всегда могут описать боль словами. Часто боль проявляется скверным настроением и обереганием больного сустава. Иногда колено или другой сустав так сильно опухает, что это легко заметить. Жар и слабое кожное воспаление на теле являются начальными опознавательными симптомами детского ревматизма.
Течение болезни
Сложность детского ревматизма в его переменчивости. Болезнь затягивается и разъедает хрящи суставов, кости и суставные связки. Вследствие этого суставы опухают, и их работа ограничена. В настоящее время полное окостенение суставов не встречается. Воспаление глаз могут протекать незаметно, вплоть до полной потери зрения.
У больных детским ревматизмом могут проявляться также задержки развития. Рост может замедлиться вследствие тяжёлого протекания болезни или лечения кортизоном в больших дозах. В опухшем суставе начинается избыточный рост костей, например, в нижней челюсти, ногах, голеностопах, запястьях и пальцах. Особенно в коленях это может проявляться несимметричной длиной конечности или её неправильным положением. При отсутствии лечения детский ревматизм может вызвать воспаления сердца и заболевания почек, угрожающие жизни.
Рост может замедлиться вследствие тяжёлого протекания болезни или лечения кортизоном в больших дозах. В опухшем суставе начинается избыточный рост костей, например, в нижней челюсти, ногах, голеностопах, запястьях и пальцах. Особенно в коленях это может проявляться несимметричной длиной конечности или её неправильным положением. При отсутствии лечения детский ревматизм может вызвать воспаления сердца и заболевания почек, угрожающие жизни.
Диагностика
Основной признак детского ревматизма – опухание одного или нескольких суставов, длящееся свыше шести недель. Ребёнок чувствует себя уставшим, плачет, у него может быть кожная сыпь и температура. Показатели воспаления в крови и CRP могут повышаться. При постановке диагноза также исследуют ревматический фактор и наличие антител в крови. Если анализ крови на антитела положительный, то с большой вероятностью речь идёт уже о детском ревматизме или системном заболевании соединительной ткани. Так как наследственность является важным фактором, необходимо выяснить у родителей, были ли в роду заболевания суставов или псориаз.
Лечение
Детский ревматизм диагностируется и наблюдается в университетских больницах и ревматологической больнице в г.Хейнола врачом–специалистом. Лечение и реабилитация больных проводятся в детском отделении ревматологической больницы.
Цель лечения – уменьшение симптомов и нормализация показателей воспаления в крови (СОЭ, CRP), которые достигаются путём подбора индивидуального медикаментозного лечения и лечебной физкультурой в повседневной жизни. В сложных случаях требуется более серьезное лечение.
Обычно в лечении детского ревматизма используют комплексный подход. Благодаря применению сильных лекарственных средств, результаты наступают быстрее, и время лечения можно сократить.
Детский ревматизм лечат теми же лекарствами, что и взрослый. При длительном лечении используют метотрексат – лекарственное вещество, влияющее на рост клеток. В настоящее время детский ревматизм можно лечить биологическими ТНФ — альфа-лекарствами. Поддерживающая терапия – препараты кортизона.
Лечение детского ревматизма направлено на обеспечение нормального роста ребёнка. Правильному положению конечностей можно помочь наложением лангет и шин. У маленьких пациентов наблюдают за ростом нижней челюсти и зубов и регулярно обследуют глаза. Физиотерапевт разрабатывает индивидуальные программы по поддержанию подвижности суставов и укреплениию мышц. В программу реабилитации входит обеспечение условий для получения ребёнком начального образования.
Прогноз
Современные методы лечения значительно улучшают прогноз детского ревматизма. Пожизненная инвалидность и преждевременная смертность редки. Амилоидоз (нарушение белкового обмена организма) больше не встречается. Большая часть больных способна с помощью лечения вести нормальную трудовую жизнь.
Классификация детского ревматизма
Обычный детский ревматизм
Ø жар, кожное воспаление, воспаление лимфатических узлов, симптомы внутренних болезней
Олигоартрит (воспаление редких суставов)
Ø от 1 до 4-х больных суставов
Серонегативный полиартрит
Ø в крови нет ревматического фактора, больных суставов 5 или больше
Суставной ревматизм взрослого типа
Ø «серопозитивный полиартрит»
Ø в крови присутствует ревматический фактор, больных суставов 5 или больше
Суставный псориаз
Ø кожный псориаз и воспаление суставов
Ø выражены псориатические изменения ногтей без кожных симптомов, сосискообразное воспаление пальцев рук и ног, псориаз у ближайших родственников
Ревматизм позвоночника
Ø «к энтеситу присоединяющийся артрит»
Ø воспаление суставов и энтесит (поражение связочного аппарата). Если из этих симптомов представлен только один, то должно быть также ещё два из нижеследующих признаков: боли в области крестца и поясницы, позитивный антиген HLA-B27, ревматизм позвоночника у кого-нибудь из близких родственников, воспаление глаз, мальчик старше 8 лет.
Если из этих симптомов представлен только один, то должно быть также ещё два из нижеследующих признаков: боли в области крестца и поясницы, позитивный антиген HLA-B27, ревматизм позвоночника у кого-нибудь из близких родственников, воспаление глаз, мальчик старше 8 лет.
Другие формы заболевания
Ø детский ревматизм, который не входит в другие групп
4. ЛАЙМБОРЕЛЛИОЗ (болезнь Лайма или клещево́й боррелио́з)
Болезнь Лайма – инфекционное заболевание, передающаяся через укус клеща. Возбудитель Borrelia burgdorferi бактерия, входящая в класс спирохет. У болезни Лайма нет никакой связи с детским ревматизмом или ревматическими болезнями.
В Финляндии природные очаги болезни Лайма находятся главным образом на островах и на побережьях, хотя клещи также живут по всей стране, включая Лапландию. Но далеко не все клещи являются переносчиками Borrelia-бактерии. В среднем, укус только одного клеща из 50-100 случаев вызывает болезнь. Ежегодно в Финляндии заболевает от укусов клещей примерно 3000 человек, а 10-20% из них – болезнью Лайма. Заболевание может проявляться быстро проходящим кожным воспалением.
Заболевание может проявляться быстро проходящим кожным воспалением.
Профилактика
Болезнь Лайма можно предотвратить, если избегать укусов клещей. Клещи селятся во влажных местах, в которых часто играют дети, поэтому их кожу надо осматривать по вечерам. Это касается и взрослых, живущих в природных очагах. Клещи удаляются из кожи, например, клещевым пинцетом, приобретённым в аптеке. Лучший способ удаления – захватить клеща по возможности близко к коже и аккуратно, круговыми движениями тащить наружу.
Симптомы
Большая часть укусов клещей бессимптомна. Если человека укусил клещ, его необходимо быстро удалить из кожи, т.к. он может быть переносчиком Borrelia-бактерии. В этом случае вокруг укуса через несколько дней появляется покраснение кожи, которое распространяется по кругу от места укуса (кольцевидная эритема). Попавшие в организм бактерии могут вызвать заболевание, похожее на простуду, к которому присоединяются жар, усталость и боли в мышцах. Эта начальная стадия болезни Лайма, для лечения которой используют антибиотики.
Течение заболевания
При отсутствии лечения заболевание может проявиться в разных частях тела спустя месяцы или даже годы после заражения. Это могут быть симптомы поражения опорно-двигательного аппарата (мышечные боли и тугоподвижность), отёк одного или нескольких суставов, в тяжёлых случаях – симптомы поражения ЦНС: лицевой паралич и паралич различных нервов, менингит, неврологические болевые симптомы. Длительные мышечные боли напоминают сложную фибромиалгию. При заболевании, вызванном Borrelia-бактерией, можно наблюдать хроническое воспаление кожи, глаз и сердечной мышцы.
Диагностика
Начальная фаза болезни Лайма подтверждается воспалением кожи вокруг места укуса клеща, которое не проявляется на более поздних стадиях. Единственным симптомом может быть, например, опухание коленных суставов. На этой стадии врач пытается исключить другие болезни и подтвердить бореллиоз с помощью анализов крови. Изучение результатов лабораторных исследований иногда требует экспертизы в инфекционном отделении районной больницы. В диагностике очень помогают сведения о предыдущих укусах клещей, например, месячной давности.
В диагностике очень помогают сведения о предыдущих укусах клещей, например, месячной давности.
Лечение
Простой укус клеща не требует никакого лечения. Если вокруг укуса распространяется воспаление, следует немедленно обратиться к врачу. После явного укуса для лечения бореллиозного кожного воспаления назначается приём антибиотиков в течение двух недель. Инфекция поддается лечению хорошо и поздние симптомы не появляются. Если начальная фаза остается без лечения, и пациент заболевает настоящей болезнью Лайма, тогда требуется длительное и изнурительное лечение антибиотиками, которое чаще всего осуществляется в больничных условиях.
Прогноз
Как правило, от болезни Лайма пациенты излечиваются. При этом заболевании воспаление суставов доброкачественное и не приводит к их разрушению, но боли могут длиться долго. У маленьких детей болезнь протекает тяжелее. Годами длящиеся симптомы воспаления ЦНС встречаются редко. Они могут напоминать симптомы фибромиалгии.
5. СИСТЕМНОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
У больных системным заболеванием соединительной ткани наблюдаются симптомы многих ревматических заболеваний. Они могут напоминать системный склероз, аутоиммунное заболевание или полимиозит и воспаления суставов. Многие заболевания могут начинаться с симптомов, похожих на системное заболевание соединительной ткани, которые позднее необходимо уточнить. Большинство пациентов – женщины старше 40 лет.
Они могут напоминать системный склероз, аутоиммунное заболевание или полимиозит и воспаления суставов. Многие заболевания могут начинаться с симптомов, похожих на системное заболевание соединительной ткани, которые позднее необходимо уточнить. Большинство пациентов – женщины старше 40 лет.
Причины
Причины неизвестны, но на возникновение болезни влияет наследственность.
Симптомы
Обычно болезнь начинается с общих симптомов, таких как усталость, жар, боли в мышцах и суставах. Почти у всех пациентов выражен симптом Рейно (побледнение пальцев рук). Руки могут отекать так, что пальцы приобретают форму сосисок. Кожа рук уплотняется и позднее атрофируется. У пациента могут быть кожные воспаления и отёки в суставах, похожие на суставной ревматизм.
Течение болезни
Болезнь обычно или исчезает или переходит в какое-нибудь явно выраженное заболевание – суставной ревматизм, системный склероз, иммунное заболевание или полимиозит. Заболевание вызывает изменения во внутренних органах, таких как лёгкие, сердце и почки.
Диагностика
Диагностика проводится на основании анамнеза пациента и анализов крови.
Лечение
Лечение назначается индивидуально согласно симптомам пациента. В качестве лечения используются препараты кортизона и противоревматические препараты метотрексат, гидроксиклорокин. Если у пациента наблюдается побледнение пальцев, рекомендуются сосудосуживающие препараты, например, нифедепин, но лучше всего руки держать в тепле.
Прогноз
Симптомы проявления болезни могут длиться годами. Прогноз зависит от направления развития болезни. Если заболевание не затрагивает внутренние органы, прогноз благоприятный.
6. ПСОРИАЗ СУСТАВОВ (псориатический артрит)
Псориаз (чешуйчатый лишай) – хронический дерматоз, характеризующийся шелушащимися высыпаниями на коже. Псориазом болеет примерно 2% финского населения. Из них лишь у 10% наблюдается воспаление суставов. У половины, страдающих сложной формой кожного псориаза, имеется также псориаз суставов. Встречается как у женщин, так и у мужчин. Иногда картина заболевания схожа с псориазом суставов и диагностируется у пациентов, у которых нет кожного воспаления. Болезнь передаётся по наследству.
Иногда картина заболевания схожа с псориазом суставов и диагностируется у пациентов, у которых нет кожного воспаления. Болезнь передаётся по наследству.
Причины
Причины возникновения псориаза неизвестны, и не исследовано, почему у больных кожными заболеваниями часто проявляются суставные симптомы. При псориазе нарушается регуляция иммунологических защитных сил организма, и появляются кожные воспаления, например, после инфекции, при повреждениях кожи или после ожогов.
Псориаз – наследственное заболевание. Если оба родителя больны псориазом, риск развития заболевания у ребёнка около 50%. Если только один – риск развития заболевания снижается до 20%. Псориаз суставов встречается намного реже.
Симптомы
Выделяют 4 различных формы псориаза суставов. Наиболее часто встречаемая форма – воспаление нескольких суставов с симптомами заострения первых фаланг пальцев конечностей, которые могут проявляться и самостоятельно. Другая форма заболевания проявляется реже, как правило, это воспаление большого сустава. Это может быть только воспаление одного колена без других суставных симптомов. Заболевание, напоминающее ревматизм позвоночника, встречается редко.
Это может быть только воспаление одного колена без других суставных симптомов. Заболевание, напоминающее ревматизм позвоночника, встречается редко.
При суставном псориазе опухают пятка или ахилессово сухожилие, иногда палец руки или ноги опухает в виде сосиски (дактилит, сосискообразный палец). Симптомы заострения фаланговых суставов пальцев проявляются совместно с псориатическим изменением ногтей.
Течение болезни
У больного псориазом заболевание суставов развивается с течением времени. Часто кожный псориаз подтверждается лишь в том случае, если человек обращается к врачу из-за суставных симптомов или изменения ногтей. Обычно суставные симптомы проявляются в 30-50 лет, хотя кожное воспаление в данном случае уже длилось много лет. Суставной псориаз бывает и у детей, но довольно редко.
Диагностика
Псориаз суставов можно заподозрить, если у пациента обнаружены кожный псориаз и воспаление одного или нескольких суставов. Кожное воспаление может быть довольно обширным или ограничиваться только ногтями. Иногда проявляется на коже головы в виде шелушащихся пятен.
Иногда проявляется на коже головы в виде шелушащихся пятен.
При псориазе суставов в анализах крови нет повышенных показателей воспаления (СОЭ, CRP) и ревматического фактора, как при суставном ревматизме.
На рентгене в суставах отмечены такие же эрозивные изменения, как и при суставном ревматизме. У больных заостренные фаланги суставов пальцев разъедаются. Мутилирующий, обезображивающий артрит, обусловленный разрушением костной ткани фаланг пальцев, встречается довольно редко.
Лечение
Своевременное лечение кожных проявлений заболевания и солнечный свет облегчают также и суставные симптомы. В качестве начального лечения подходит укрепление физического состояния суставов и мышц. Для получения дополнительной помощи можно обратиться в отделение реабилитации больницы.
Для облегчения болевых симптомов применяют парацетамол или противовоспалительные и болеутоляющие препараты. Если воспаление суставов затягивается или на рентгене выявлены изменения суставов, в качестве лечения используются те же лекарства, что и при начальном лечении суставного ревматизма.:max_bytes(150000):strip_icc()/elbow-bone-fracture-531086993-239488ad1c934301bf9bf1cb9ef0d263.jpg) Метотрексат эффективен при кожных воспалениях, и для лечения суставного псориаза он подходит лучше, чем для лечения суставного ревматизма. Подобное лекарство нового поколения – лефлуномид. При лёгком суставном псориазе, для устранения суставных симптомов, следует сначала попробовать сульфасалицилаты. Циклоспорин подходит для лечения, как сложных кожных воспалений, так и для лечения воспаления суставов. Инъекции кортизона используют для лечения опухших суставов. При мутилирующем, обезображивающем артрите делают операции артропластику или эндопротезирование.
Метотрексат эффективен при кожных воспалениях, и для лечения суставного псориаза он подходит лучше, чем для лечения суставного ревматизма. Подобное лекарство нового поколения – лефлуномид. При лёгком суставном псориазе, для устранения суставных симптомов, следует сначала попробовать сульфасалицилаты. Циклоспорин подходит для лечения, как сложных кожных воспалений, так и для лечения воспаления суставов. Инъекции кортизона используют для лечения опухших суставов. При мутилирующем, обезображивающем артрите делают операции артропластику или эндопротезирование.
Сложный суставной и кожный псориаз также можно лечить биологическими ревматическими лекарствами. В настоящее время в Финляндии используют ингибиторы (блокаторы) ФНО α: инфликсимаб, адалимумаб, этанерсепт. Они быстро снимают воспаление. Адалимумаб и этанерсепт пациент может колоть себе сам. Инфликсимаб вводится пациенту внутривенно–капельно в стационаре.
Прогноз
В среднем, псориаз суставов более лёгкое заболевание, чем ревматизм суставов. Долговременный прогноз чаще всего очень хороший. Лечение сложных, вызывающих изменения в суставах заболеваний, следует проводить как можно быстрее. Лечебная терапия в начальной стадии заболевания более эффективна. Без лечения псориаз суставов может привести к инвалидности, разрушению суставов или тугоподвижности позвоночника.
Долговременный прогноз чаще всего очень хороший. Лечение сложных, вызывающих изменения в суставах заболеваний, следует проводить как можно быстрее. Лечебная терапия в начальной стадии заболевания более эффективна. Без лечения псориаз суставов может привести к инвалидности, разрушению суставов или тугоподвижности позвоночника.
7. СУСТАВНОЙ РЕВМАТИЗМ
Суставной ревматизм (ревматоидный артрит, arthritis rheumatoides) – обычное воспалительное заболевание суставов. Ежегодно им заболевает 1700 финнов, обычно женщины 60-70 лет, реже молодые мужчины. В Финляндии больных суставным ревматизмом насчитывается примерно 35000 человек.
Причины
Причины возникновения суставного ревматизма неизвестны, но он входит в, так называемые, аутоиммунные заболевания, при которых иммунологическая защита организма направлена против своих же тканей. Суставной ревматизм не является наследственной болезнью, а восприимчивость к ней передаётся по наследству слабо. Курение, послеродовый период, всевозможные инфекции, психические факторы и травмы суставов способствуют возникновению суставного ревматизма. Явных связей между питанием и возникновением болезни не замечено, но при лечении следует обращать внимание на здоровое питание.
Явных связей между питанием и возникновением болезни не замечено, но при лечении следует обращать внимание на здоровое питание.
Сначала изменения в организме могут начинаться не в суставах, а в других местах. При воспалении суставная оболочка уплотняется, в ней вырастают новые кровеносные сосуды, в тканях циркулируют воспалительные клетки. Активные воспалительные клетки выделяют в окружающую среду иммунные комплексы (интерлейкины, простагландины, Tnf-alpha), которые вызывают в организме воспаление: усталость, жар, повышенные показатели крови и CRP.
Воспалённая ткань растёт и расширяется по поверхности суставных хрящей и костей. Она постепенно разъедает здоровые хрящи, кости и суставные связки. В связи с этим структура сустава разрушается, и его работа нарушается.
Симптомы
Суставной ревматизм начинается с небольшой боли в суставе, которая проявляется по утрам в виде болезненности и негибкости пальцев рук или подушечек ног. Видимый симптом – отёк сустава, возникает при увеличении количества суставной жидкости и утолщении суставной оболочки.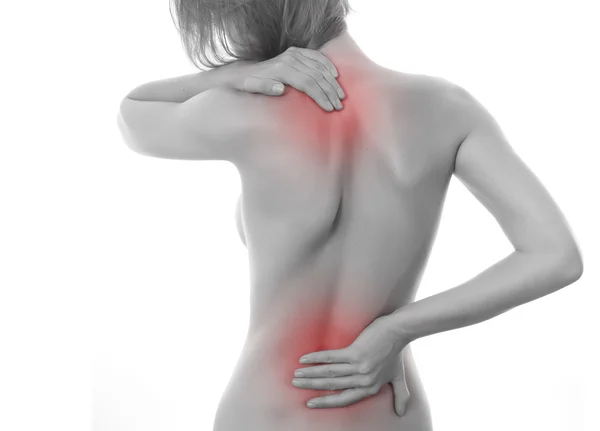 При сильном воспалении сустав краснеет и становится горячим. Отёк начинается чаще всего в пальцах рук и запястьях. Суставной ревматизм обычно симметричное заболевание суставов пальцев ног и рук, но оно может распространяться на все суставы конечностей, а также на челюстные суставы и шейный отдел позвоночника. Не проявляется обычно в первых фалангах пальцев и пояснице. В начальной стадии болезнь вызывает ухудшение общего состояния, чувство недомогания, усталость и негибкость суставов по утрам.
При сильном воспалении сустав краснеет и становится горячим. Отёк начинается чаще всего в пальцах рук и запястьях. Суставной ревматизм обычно симметричное заболевание суставов пальцев ног и рук, но оно может распространяться на все суставы конечностей, а также на челюстные суставы и шейный отдел позвоночника. Не проявляется обычно в первых фалангах пальцев и пояснице. В начальной стадии болезнь вызывает ухудшение общего состояния, чувство недомогания, усталость и негибкость суставов по утрам.
Течение болезни
Если сопротивляемость организма побеждает болезнь, симптомы суставного ревматизма исчезают совсем или не проявляются длительное время. Чаще всего суставной ревматизм – это десятилетиями длящееся заболевание. Разъедание хрящей начинается уже через несколько месяцев с начала заболевания. С годами эрозии расширяются и захватывают большее количество суставов.
Сильнее всего пациенты страдают при повреждении крупных суставов конечностей (тазобедренного, колена, плечевого сустава) и шейного отдела позвоночника.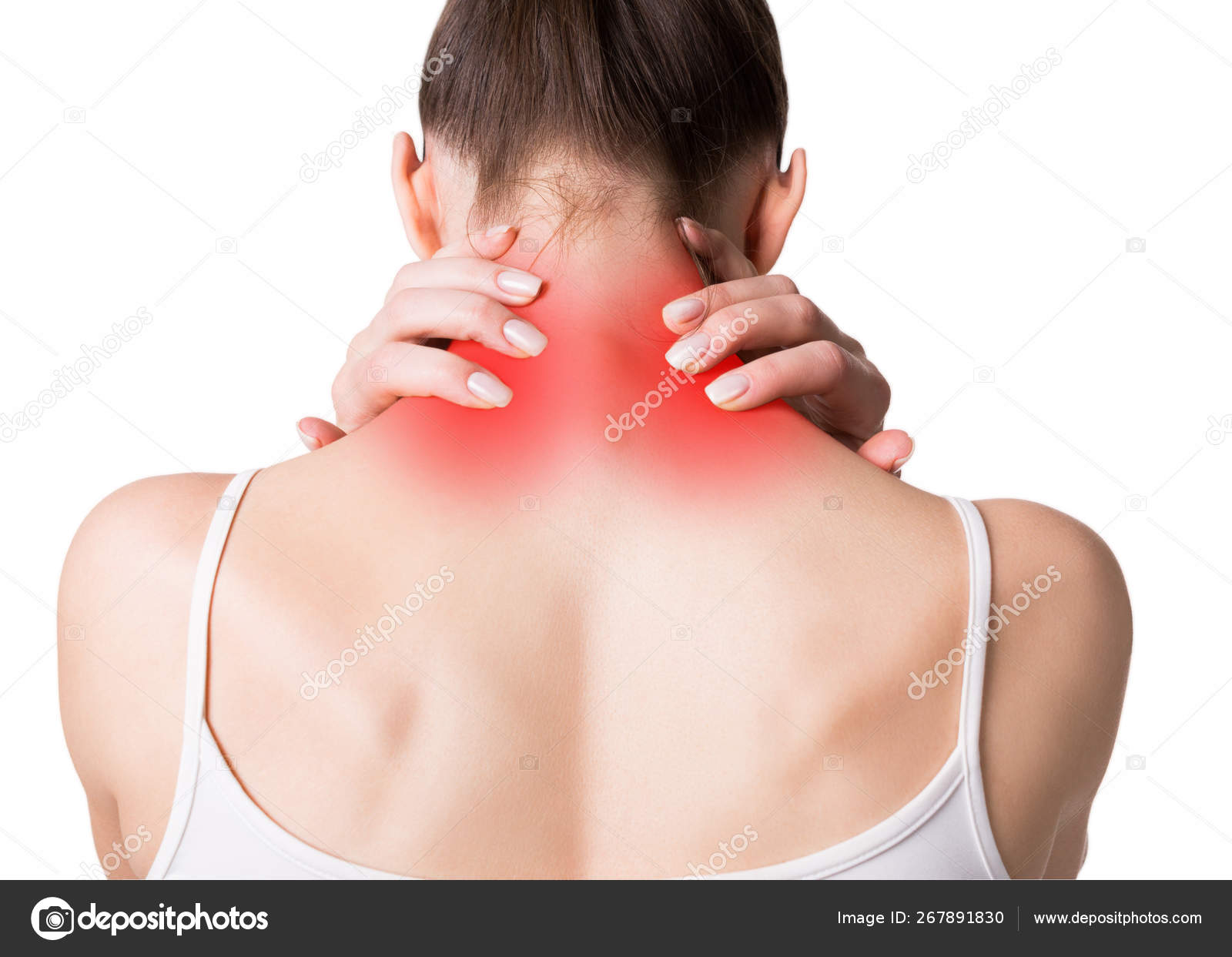 Движение суставов затрудняется, но пациенты гораздо больше страдают от болей. Боль проявляется повышенной чувствительностью суставов, однако, в начальной стадии она не очень значительная.
Движение суставов затрудняется, но пациенты гораздо больше страдают от болей. Боль проявляется повышенной чувствительностью суставов, однако, в начальной стадии она не очень значительная.
При продолжительном суставном ревматизме симптомы проявляются также в других органах. Длительное воспаление высушивает ткани: кожа становится тоньше, мышцы отмирают, кости ломаются, и гемоглобин крови снижается. Сухость слизистых оболочек глаз, рта и половых органов происходит от синдрома Шенгрена. От трения в локтях, пальцах рук и ног могут вырастать ревматические шишки. Побледнение пальцев или симптом Рейно является сигналом заболевания сосудов. В лёгких развивается плеврит, ревматические узлы и иногда происходят серьёзные лёгочные изменения. Амилоидоз (нарушение белкового обмена) возникает, как следствие длительного активного воспаления, но поражение почек, вызываемое им, в настоящее время встречается редко.
Диагностика
В начале заболевания суставной ревматизм сложно диагностировать. При подозрении на суставной ревматизм, пациент направляется к врачу – специалисту. Симптомами заболевания являются явные отёки суставов, особенно пальцев и запястьев, чувствительность подушечек стопы, в крови повышенные показатели воспаления (СОЭ, CRP) и ревматический фактор. Суставной ревматизм оценивается по семи критериям. При наличии четырёх критериев из семи, пациенту ставится диагноз суставной ревматизм, и активное лечение следует начинать как можно раньше.
При подозрении на суставной ревматизм, пациент направляется к врачу – специалисту. Симптомами заболевания являются явные отёки суставов, особенно пальцев и запястьев, чувствительность подушечек стопы, в крови повышенные показатели воспаления (СОЭ, CRP) и ревматический фактор. Суставной ревматизм оценивается по семи критериям. При наличии четырёх критериев из семи, пациенту ставится диагноз суставной ревматизм, и активное лечение следует начинать как можно раньше.
Симптомы иммунологических нарушений подтверждает находящийся в крови ревматический фактор, а иногда и антитела. Ревматический фактор выявлен не у всех больных суставным ревматизмом. Он также может быть найден у больных другими заболеваниями или у совершенно здоровых людей. Следовательно, диагноз суставного ревматизма радикально не зависит от наличия ревматического фактора.
Классификация суставного ревматизма:
утренняя негибкость суставов, по меньшей мере, в течение часа
опухание, по меньшей мере, трёх суставов
отёк сустава руки
симметричный отёк сустава
ревматические шишки
ревматический фактор в крови
видимые на рентгене повреждения в суставах
Лечение
Лечение суставного ревматизма должно быть многосторонним. Больным хроническими заболеваниями важно больше знать о болезни и возможностях её лечения.
Больным хроническими заболеваниями важно больше знать о болезни и возможностях её лечения.
Течение суставного ревматизма не позволяет влиять на него иными средствами, кроме как лекарствами. Иногда для предотвращения инвалидности требуется операции и физиотерапия. Эффективное медикаментозное лечение особенно значимо на начальной стадии, и когда разрушение суставов прогрессирует.
На начальной стадии в лечение входят, прежде всего, препараты, замедляющее течение болезни. В комплексном лечении суставного ревматизма используют метотрексат, сульфасалицилат, гидроксиклорокин, препараты золота, лефлуномид и циклоспорин, можно попробовать биологические лекарства. Несмотря на побочные эффекты, приносимая ими польза намного больше, чем вред. Лечение, начатое на ранней стадии, даёт большей эффект.
Большинству пациентов требуется болеутоляющие препараты (парацетамол, противовоспалительные лекарства). Они не тормозят развитие болезни, но хорошее обезболивание улучшает качество жизни. Препараты кортизона используют в качестве поддерживающей терапии для уменьшения болей, а также для поддержания работы суставов. Инъекции кортизона непосредственно в сустав временно снимают отёк и значительно улучшают подвижность. У лечащего врача должны быть наготове необходимые пациенту шприцы с кортизоном.
Препараты кортизона используют в качестве поддерживающей терапии для уменьшения болей, а также для поддержания работы суставов. Инъекции кортизона непосредственно в сустав временно снимают отёк и значительно улучшают подвижность. У лечащего врача должны быть наготове необходимые пациенту шприцы с кортизоном.
Операционным лечением можно убрать из сустава или из сухожилия воспалённые ткани, не восприимчивые к лекарствам, а также исправить уже повреждённый сустав. Часто с помощью искусственного сустава можно предотвратить развитие инвалидности.
Физиотерапией лечат боли и сохраняют двигательную активность суставов с помощью специальных упражнений. В активной фазе нужно поддерживать подвижность суставов и физическое состояние мышц.
Специальный врач обучает щадящим двигательным навыкам. Различными шинами пробуют уменьшить боли в суставах и предотвратить их неправильное положение.
Реабилитация поддерживает трудовую и двигательную активность. На курсах реабилитации, сразу после выявления болезни, пациенты получают информацию о заболевании и его влиянии на повседневную жизнь. Следует уделить достаточно внимания профессиональной реабилитации работоспособного населения и молодёжи. KELA организует реабилитацию в особо тяжёлых случаях.
Следует уделить достаточно внимания профессиональной реабилитации работоспособного населения и молодёжи. KELA организует реабилитацию в особо тяжёлых случаях.
Прогноз
На начальной стадии суставного ревматизма делать прогноз довольно сложно. Поэтому даже к слабовыраженным симптомам суставного ревматизма нужно относиться серьёзно. В настоящее время большая часть больных живёт нормальной жизнью, заводит семью и сохраняет работоспособность. Хотя улучшающее лечение есть, суставной ревматизм прогрессирует десятилетиями и разрушает суставы, но угрозы полной потери двигательной активности нет.
8. СУСТАВНОЙ РЕВМАТИЗМ II
Артроз или остеоартрит распространённое заболевание суставов. Оно связано с увеличением среднего возраста населения. Почти у каждого пенсионера обнаружен остеоартрит, но только части из них он наносит значительный вред здоровью. Из-за неспособности пожилых людей самостоятельно передвигаться, общество несёт значительные расходы. Для сохранения двигательной способности пожилых людей, в Финляндии ежегодно делаются тысячи операций по замене тазобедренных и коленных суставов.
Чаще артроз проявляется в межпальцевых суставах стопы, первом плюснефаланговом суставе кисти, в суставах позвоночника, но наибольший вред здоровью приносит артроз тазобедренных и коленных суставов.
Причины
Возникновению артроза больших суставов способствуют пожилой возраст, тяжёлая работа, спорт с нагрузкой на суставы, ожирение, травмы и воспаления суставов, наследственность. Большая проблема – увеличение веса, которая вызывает и всегда осложняет большую часть коленных артрозов. Артроз пальцев стопы и кисти является, по большей части, наследственным заболеванием.
Симптомы
На начальной стадии артроза важнейшим симптомом является боль, которая усиливается при начале движения после отдыха (стартовая боль). Первичная боль возникает при спуске по лестнице вниз, в дальнейшем к ней присоединяется и боль при подъёме вверх. При развитии болезни уменьшается амплитуда движения сустава. Колени разворачиваются в стороны, и появляется кривоногость. В пальцах, на месте суставов, разрастаются костные шишки. Неровные хрящевые поверхности суставов хрустят при движении.
Артроз ухудшается постепенно, с течением лет. Проблемы зависят от поражённого сустава. Артроз позвоночника приводит к образованию костных шпор и сдавливанию выходящих из спинного мозга нервов, вследствие чего спинная боль переходит в ноги (ишиас). Артроз тазобедренных и коленных суставов осложняет движения и может вызывать сильные боли.
Течение болезни
В начале возникновения артроза гладкий хрящ, покрывающий поверхность сустава, начинает разлагаться. На это организм реагирует разрастанием костной ткани хряща. Суставы становятся твёрдыми и соприкасаются друг с другом, объём их движения уменьшается. Обычно сустав принимает вынужденное положение. Постепенно внутренняя поверхность, покрывающая суставную оболочку повреждённого сустава, раздражается и воспаляется. В суставе появляется жидкость, и он может покраснеть. Сустав воспаляется, и артроз прогрессирует.
Диагностика
Врач ставит диагноз артроза на основании симптомов и рентгена. Тем не менее, множественный артроз может ошибочно лечиться, как подагра или суставной ревматизм. Анализ крови не диагностирует артроза.
Лечение
Артроз нельзя вылечить. В качестве обезболивания применяют, в первую очередь, парацетамол и при необходимости противовоспалительные лекарства. Некоторым помогает глюкозамин. Противоревматические гелиевые мази, содержащие противовоспалительные лекарства, помогают при артрозе пальцев рук. В раздражённые и отёчные суставы врач может вводить препараты кортизона. Артроз коленей можно лечить инъекциями гиалуроната. Сложные и болезненные артрозы тазобедренных и коленных суставов лечат оперативным путём.
Следует предотвращать слишком большую нагрузку на больные суставы. Палочка или роллатор и стулья на высоких ножках облегчают повседневную жизнь. Также следует прекратить перенос тяжестей.
Контроль веса – важная часть лечения, т.к. лишний вес, в первую очередь, нагружает суставы. Работоспособность суставов поддерживается движением, а состояние мышц – регулярной лечебной физкультурой. Для выпрямления тазобедренных и коленных суставов нужно упражняться. Для выпрямления коленей можно упражняться сидя на стуле. Если чувствуется боль, выпрямительные движения можно делать лёжа на спине, подушка под коленями. Холодный компресс в острой фазе успокаивает воспалённые и болезненные суставы. В спокойной фазе заболевания согревание суставов приносит чувство облегчения. При лечении артроза пальцев рук регулярные упражнения сохраняют их подвижность.
Прогноз
Большая часть пациентов хорошо справляется со своей болезнью. Мучительнее протекают болезни, начинающиеся в молодом возрасте и в нескольких суставах одновременно. Артроз вызывает ухудшение нормальной жизни. Увеличение избыточного веса населения – причина возникновения артроза в будущем. Операцией по замене суставов можно избежать возникновения инвалидности у пациента.
9. ГИПЕРПОДВИЖНОСТЬ СУСТАВОВ
Гиперподвижность суставов – это совокупность симптомов, при которых у суставов аномально широкая амплитуда движения. Гиперподвижность суставов особенно выражена у детей и молодых женщин. У пожилых людей встречается редко. Для некоторых профессий (музыкант, акробат) выгодна широкая амплитуда движения суставов, но она может причинять вред суставам.
Причины
Ослабление или натяжение суставных связок у людей различны. Вероятно, в строении связующего белка, коллагена, соединительной ткани есть отличия. Часто гиперподвижность суставов – наследственная. Её трудно отличить от синдрома Элерса-Данлоса (гиперэластичность кожи).
Симптомы
Гиперподвижность суставов не обязательно вызывает вредные последствия. Частым симптомом является боль, которая локализуется в суставах (тазобедренный, колено, плечо, запястье) или спине. Обычные болевые состояния легко трактуют, как фибромиалгию, одной из причин которой может быть гиперподвижность какого-либо сустава. В сложных формах заболевания суставы могут легко выворачиваться. К совокупности симптомов могут присоединиться также грыжа, варикозное расширение вен, нарушение венозного кровообращения, опущение матки и проблемы мочеиспускания. Гиперподвижность может привести к артрозу.
Диагностика
Гиперподвижность суставов определяется по шкале Бейгтона. Если у человека имеются пять критериев из одиннадцати, суставы считаются гиперподвижными.
Шкала Бейгтона
пассивное тыльное сгибание мизинца руки более 90° (левая и правая рука)
пассивное приведение большого пальца руки к сгибательной поверхности предплечья (левая и правая рука)
переразгибание локтевых суставов более 10° (левая и правая рука)
переразгибание коленей более 10°(левая и правая нога)
наклон вперед, не сгибая коленей, с касанием пола ладонями
Лечение
Пациент должен знать о происхождении симптомов. Полного лечения нет, но симптомы можно облегчить с помощью лечебной физкультуры для суставов и мышц. Следует прекратить виды деятельности, увеличивающие риски и приводящие к широкой амплитуде движения суставов и вывихам. Обычные обезболивающие препараты уменьшают боли. Гиперподвижность суставов следует учитывать при выборе профессии.
Прогноз
С возрастом амплитуда движения суставов уменьшается. Это улучшает долговременный прогноз.
10. ОСТЕОПОРОЗ
Остеопороз — прогрессирующее уменьшение плотности костей, приводящее к снижению их прочности и увеличению вероятности перелома. После 30 лет плотность костей начинает медленно уменьшаться. У пожилых людей увеличивается риск переломов костей в результате падения. В Финляндии более 400000 людей страдают остеопорозом, из них большая часть женщины старше 50 лет.
Причины
Возрастное уменьшение плотности костей является нормальным физиологическим процессом. Но резкое уменьшение плотности костной ткани приводит к заболеванию остеопорозом.Чаще остеопороз встречается у женщин, чем у мужчин. Риск заболевания у женщин увеличивается в климактерический период, когда уменьшается выработка женских половых гормонов (эстрагенов), регулирующих обмен веществ в костной ткани и предотвращающих остеопороз. Короткий период половой зрелости (позднее начало и раннее окончание месячных ) тоже является причиной остеопороза.
Худощавое телосложение, недостаток физкультуры, витамина D (солнечный свет) и/или кальция, курение, излишнее потребление соли, заболевания кишечника, ревматизм, диабет, заболевания почек, а также некоторые лекарства (кортизон, противоэпилептические препараты) увеличивают риск развития остеопороза. Избыточный вес хоть и является опасным заболеванием, но в какой-то мере защищает от остеопороза. Предрасположенность к остеопорозу является наследственной.
Симптомы
Остеопороз протекает бессимптомно. Проблемы возникают при переломах костей, самые распространённые из которых–переломы позвонков. В этом случае рост уменьшается и осанка изменяется. Сложными считаются переломы шейки бедра. За последние 15 лет в Финляндии количество переломов верхней части шейки бедра удвоилось. Хотя переломы, вызванные остеопорозом, лечатся оперативным методом, качество жизни пожилых людей ослабевает.
Диагностика
Опытный врач сможет быстро поставить диагноз пожилому человеку, измерив его рост. Если с годами рост уменьшился более чем на 5 сантиметров, и осанка стала сутулой, диагоз поставлен правильно.
Плотность костей можно измерить. Измерение делается на основании анализа костей спины и верхней части бедренной кости.
В больницах и в частных клиниках есть приборы для обследования остеопороза. На основании международных критериев, у женщин диагоз констатируется при плотности костей ниже 2,5 ед. стандартного отклонения (standard deviation), чем в молодом возрасте. У мужчин граница – 3 ед. стандартного отклонения.
По обычному рентгеновскому снимку костей можно оценить начальную стадию остеопороза. На рентгеновском снимке хорошо виден перелом костей позвоночника. Плотность измеряют ультразвуковым исследованием пяточных костей, но таким способом невозможно установить точное место перелома.
Профилактика
Появление остеопороза можно предупредить. Молодые девушки должны повышать плотность костной ткани и наращивать костную массу, которая с возрастом защищала бы от возможных переломов.
Предотврати остеопороз:
Ÿ Постоянно двигайся
Ÿ Худей осторожно и избегай резкого падения веса
Ÿ Чаще бывай на свежем воздухе, таким образом получишь витамин D
Ÿ В рацион должны входить молоко, сыр, лесные грибы и рыба
Ÿ Не кури
Ÿ Потребляй ограниченное количество соли
Ÿ Заваривай чай, в состав которого входит флорид, укрепляющий кости
Ÿ Женщинам после 40 лет рекомендуется делать обследование на наличие эстрогенов
Ÿ В тёмное время года людям после 50 лет рекомендуется принимать витамин D и кальций
Ÿ В пожилом возрасте особенно опасны падения, поэтому рекомендуется носить специальную защищающую кости одежду.
Лечение
Остеопороз трудно лечится, потому что костная ткань медленно обновляется. Лечение кортизоном назначается людям, у которых были переломы и плотность костных тканей постоянно уменьшается.
Лечение предусматривает достаточное получение витамина D и кальция. Ежедневная норма кальция 800 мг, она содержится, например, в трёх стаканах молока или кефира. Сыр и другие молочные продукты тоже являются хорошими источниками кальция.
Витамин D человек получает, находясь под солнцем, а также из продуктов питания, например, рыба и грибы богаты витамином D. Людям старше 70 лет рекомендуется принимать витамин D по15 микрограмм в день (600 единиц). Такое количество трудно получить из продуктов питания, поэтому пожилым людям его назначают в виде пищевых добавок.
Лечение остеопороза лекарственным методом постоянно развивается. Лечение продолжительное и достаточно дорогое. Важной лекарственной группой являются бифосфонаты (алендронат, этидронат, резидронат и ибандроновая кислота). В настоящее время дозировка лекарственных препаратов расчитана так, что их нужно принимать не чаще, чем раз в неделю или месяц. Лекарственные препараты есть в форме спрея для носа. Также женщины могут принимать препараты с содержанием гормона эстрогена или лекарственные препараты действующие таким же образом (ралоксифен). В трудных случиях используются стронтиум и терипаратид.
11. РЕВМАТИЧЕСКАЯ ПОЛИМИАЛГИЯ
Полимеалгия – достаточно распространённое заболевание, которое вызывает мышечные боли. «Поли»- означает много, «миалгия» — мышечные боли.
Причины
Причины болезни не выяснены, но спровоцировать заболевание может вирусная инфекция. Чаще всего полимиалгией болеют женщины после 50 лет.
Симптомы
Симптомы болезни проявляются достаточно медленно. Появляются боли и онемение (окостенелость) в мышцах шеи, плеч, поясницы и бёдер. Мышцы становятся чувствительными и болезненными при движении и от прикосновения. Отёчность суставов наблюдается редко. Из-за появления мышечных и суставных болей затрудняется утренний подъём. Также у пациента может быть усталость и повышенная температура. В анализе крови повышены показатели воспаления, поэтому ранее здоровый и бодрый человек чувствует себя серьёзно больным.
Часто к мышечной форме ревматизма присоединяется воспаление артерий. Воспаление височной артерии вызывает боль в висках или в щеках, например, при разжёвывании пищи. Воспалённую артерию иногда можно увидеть в области виска, она напряжена и увеличена. Пульс в артерии может отсутствовать. Важно вовремя обнаружить воспаление височной артерии (темпоральный артерит), потому что ответвление височной артерии идёт в основания глаз. Непроходимость височной артерии может привести к потере зрения.
Диагностика
Врач ставит диагноз на основании симптомов заболевания, возраста пациента, болей, общего состояния и анализа крови. Пожилым людям назначают и другие виды обследования. При подозрении на воспаление височной артерии, пациента направляют в Центральную больницу на обследование.
Лечение
Для лечения полимиалгии назначают препараты кортизона. Лечение длится минимум год и доза кортизона постепенно снижается на основании наблюдений за течением болезни, симптомами, формулой крови. Также для лечения используются и другие препараты, например, метотрексат. Воспаление височной артерии лечится в больнице.
Прогноз
Прогноз полимиалгии хороший. При правильном подходе к лечению, через несколько лет почти ко всем заболевшим здоровье возвращается.
12. ПОЛИМИОЗИТ
Полимиозит – это достаточно редкое воспалительное заболевание мышц, которое проявляется как вместе с ревматизмом, так и самостоятельным заболеванием соединительной ткани. Также к заболеванию относятся кожный и инклюзивный миозиты.
В Финляндии ежегодно заболевает около 20 человек. Чаще болеют взрослые люди, но кожная форма миозита встречается и у детей.
Причины
Причины возникновения миозита неизвестны, но очевидно, речь идёт о нарушении функции аутоимунной системы, как и при других cистемных заболеваниях соединительных тканей. Воспаление мышц может проявляться легкой формой суставного ревматизма, заболеванием Шегрина или симптомами SLE. Кожная форма миозита может возникать на фоне рака.
Симптомы
Важным симптомом полимиозита является слабость мышц. Обычно симптомы проявляются медленно, и сначала боли появляются в бедренных, тазобедренных и плечевых мышцах. Появляются трудности при вставании и при поднятии рук вверх. Так же у пациентов появляются трудности при глотании пищи. При кожной форме миозита появляются симптомы на коже рук и лица. Инклюзивный миозит проявляется медленнее, чем другие формы миозита. У детей после воспаления кальций откладывается в рубцевую ткань. Воспаление вызывает усталость, снижение веса и лихорадку.
Диагностика
Диагноз миозита ставят на основании анализа крови. Также делается биопсия. При необходимости делается электроневромиография (ENMG) и магнитно-резонансная томография. Пожилые люди, при необходимости проходят дополнительное обследование.
Лечение
Лечение начинается в больнице достаточно большими дозами кортизона. Если лечения кортизоном не достаточно, то назначается метотрексат. В трудных случаях назначаются новые биологические ревматические препараты.
Лечение длится годами, поэтому важно поддерживать тонус мышц в форме.
Профилактика
Раньше миозит был опасным заболеванием, но сейчас от него можно полностью излечится.
13. РЕАКТИВНЫЙ АРТРИТ И СИНДРОМ РЕЙТЕРА
Инфекционные заболевания кишечника, мочевыводящих путей или венерические инфекции могут быть причиной воспаления суставов. В дальнейшем это приводит к реактивному воспалению суставов (артрит), то есть иммунологической реакции организма на инфекцию. При синдроме Рейтера у пациентов могут быть воспаления на слизистой глаз, кожи или рта, половых органах или мочевыводящих путей.
Причины
Оболочка сустава реагирует воспалением на бактерии-инфекции. Организм вырабатывает антитела (иммунная реакция) против самого себя. Реактивное воспаление суставов начинается, например, с хламидии, сальмонеллы или обычным расстройством кишечника. Велик риск заболевания кишечными инфекциями в больших туристических центрах жарких странан.
У заболевания есть наследственная предрасположенность. У большой части пациентов обнаружен HLA-B27-антиген. Реактивный артрит в основном проявляется у молодых людей.
Симптомы
Симптомы реактивного артрита начинаются через неделю после кишечной или венерической инфекции и проявляются болями и отёками суставов. Первоначальная инфекция, как правило, уже проходит. Заболевание проявляется воспалением нескольких суставов. Обычно нижние конечности поражаются чаще, чем верхние. А также крестец и подвздошная кость становятся болезненными.
Реактивный артрит и синдром Рейтера вызывают шелушащиеся кожные покраснения на стопах, пальцах ног и на слизистой половых органов (баланит). Также у больных могут быть покраснения слизистой глаз или воспаление мочеточников. Повышенная температура и усталость являются обычными симптомами заболевания. Анализ крови свидетельствует о наличии инфекции в организме.
Диагностика
Диагносцировать реактивный артрит достаточно просто, если у пациента недавно была венерическая или кишечная инфекция. Иногда симптомов инфекции мало или нет вообще. Тогда причины инфекции выясняются посевом или анализом крови на антитела. Иногда возникает необходимость исключить другие заболевания, как, например, начинающийся суставной ревматизм.
Также делается ЭКГ , потому что есть риск воспаления сердца.
Лечение
Инфекция, вызвавшая воспаление суставов, лечится антибиотиками. Также назначается лечение хламидии. Назначаются противовоспалительные, обезболивающие и иногда кортизоносодержащие лекарственные препараты в виде инъекций в поражённый сустав или в виде таблеток. Отёкшие суставы нельзя перенагружать, но поддерживающая физкультура не противопоказана.
Также можно использовать лечение холодом, например, пакет со льдом, которое облегчает воспаление и боль.
Если в течение нескольких месяцев воспаление суставов не проходит, то назначаются ревматические препараты, один из них сульфасалацин.
Повторное воспаление можно избежать безопасными сексуальными контактами, соблюдением гигиены и правильным питанием.
Профилактика
Обычно реактивный артрит лечится за несколько месяцев, но суставные боли могут продолжаться длительное время. После венерической инфекции заболевание лечится труднее, чем после кишечной инфекции. У лиц, имеющих в наследственности антиген HLA- B 27, риск повторного заболевания повышен.
У некоторых больных реактивный артрит переходит в хроническую форму ревматизма спондилатропатию (болезнь Бехтерева), например, при ревматизме позвоночника.
14. РЕВМАТИЗМ ПОЗВОНОЧНИКА И БОЛЕЗНЬ БЕХТЕРЕВА
Ревматизм позвоночника – это длительное воспалительное заболевание позвоночника, иногда проявляющееся и в суставах конечностей. К тому же может вызывать воспаления в местах крепления сухожилий и в глазах. Иногда воспаление может быть в сердце или на стенках аорты. Ревматизм позвоночника относится к спондилатропатии.
Ревматизм позвоночника встречается одинаково часто как у мужчин, так и у женщин, но у мужчин заболевание протекает в более серьёзной форме. В большей части пациентами больницы являются мужчины. Почти все женщины, заболевшие ревматизмом позвоночника, не знают о своей болезни. Наследственность является фактором риска. В Финляндии около 10000 пациентов, страдающих ревматизмом позвоночника, нуждаются в лечении. Но по статистике больные ревматизмом позвоночника могут составлять один процент от общего населения.
Причины
Причины возникновения заболевания неизвестны, но одним из факторов является инфекционные заболевания. Ревматизм позвоночника может появиться после перенесёного реактивного артрита. У 95% заболевших ревматизмом позвоночника обнаружен наследственный антиген HLA-B27.
Симптомы
Молодой человек, который начинает просыпаться по ночам от болей в поясничной области, является типичным пациентом. Боль может отдавать в заднюю часть бедра. По утрам спина не гнётся, но небольшая зарядка облегчает боль. У половины пациентов также воспаляются суставы рук и ног, опухают колени, голени и бёдра. Иногда заболевание начинается с отёков суставов рук и ног, реже с воспаления глаз. Достаточно часто заболевание сопровождается болью грудной клетки.
Симптомы ревматизма позвоночника могут быть кратковременными. Иногда заболевание проявляется через какое-то время снова. Появляются боли в позвоночнике при наклоне вперёд. Между позвонками растут костные мосты. Меняется осанка, и уменьшается гибкость позвоночника. Также поражаются суставы рук и ног. Особенно страдают суставы бёдер, колен и плеч.
На следующей стадии заболевания у некоторых пациенов появляется воспаление глаз – ирити. Один или два из ста больных ревматизмом позвоночника в дальнейшем заболевают воспалением сердца.
Диагностика
В связи с тем, что боли в спине являются обычным явлением, диагноз ревматизм позвоночника очень легко пропустить. На начальной стадии заболевания гибкость позвоночника сохраняется в хорошой форме, но со временем спина немеет, и гибкость позвоночника ухудшается. Иногда диагноз ревматизма позвоночника можно поставить только через пять или даже десять лет после проявления первых симптомов заболевания.
Заболевание подтверждается рентгеновским снимком крестцового отдела позвоночника, на котором видны воспалительные изменения. На ранних стадиях можно сделать магнитный снимок. Позже между позвонками видны костные мосты (синдесмофиты). В анализе крови отмечаются высокие показатели воспаления и низкий гемоглобин. В некоторых случиях анализ крови может быть нормальным. В крови нет ревматического фактора. Назначается исследование на наличие антигена HLA-B27.
Лечение
Важным в лечении ревматизма спины является занятие физкультурой. Ревматизм поражает позвоночник, и формируется осанка с наклоном вперёд. Ежедневными занятиями спортом можно поддерживать хорошую осанку и гибкость позвоночника. Хотя бы раз в день нужно выпрямлять спину. Это можно сделать, подойдя стене, прижав к ней пятки, ягодицы и плечи. Грудную клетку можно поддерживать в хорошем состоянии, делая глубокие вдохи и выдохи. Желательно направить пациента на занятия физкультурой и объяснить, что нужно делать для поддержания тела в хорошой форме. Занятия с профессиональным инструктором особенно важно для молодых пациентов.
При лёгких формах заболевания назначаются болеутоляющие и противовоспалительные лекарства. Сульфасалацин назначают для предотвращения развития заболевания в позвоночнике. Также назначаются и другие лекарственные препараты. Например, новые биологические антиревматические препараты, которые являются эффективными в лечении ревматизма. Если ревматизм поражает суставы бёдер и колен, то пациентам делают операции по протезированию суставов.
Боль и покраснение глаз может быть признаком воспаления, для этого рекомендуется консультация окулиста.
Профилактика
Хорошее лечение – это профилактика. Ревматизм позвоночника не лечится, но его можно предотвратить. Острый период заболевания редко проявляется у людей старше 40 лет. У большинства людей сохраняется рабочая способность, и только небольшая часть заболевших получает инвалидность.
15. НАСЛЕДСТВЕННОЕ ЗАБОЛЕВАНИЕ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Соединительная ткань связывает все ткани в организме, она состоит из клеток, волокон, воды и межклеточного вещества. Волокна соединительной ткани – это белок или протеины, строение которых передаётся по наследству от отца и матери. Если в генах родителей была ошибка, то и в новом, рождённом гене тоже будет ошибка, что и приведёт к появлению заболевания.
Коллаген – это протеин организма. Это крепкие волокна, которые выдерживают растяжения. Сухожилия, связки и мышечные оболочки образуются из коллагена, также коллаген есть и в других тканях. Существует много видов коллагена. Коллаген I есть в костной ткани, коллаген II – в хрящевой ткани.
Эластин – это волокна, которые тянутся, как резина. Эластиновые волокна обвивают фибриллины так, как колготки в сеточку обвивают женскую ногу. Во всех протеиновых волокнах могут проявиться наследственные заболевания, вызванные ошибкой в генах.
Синдром Элерса-Данлоса (EDS)
В Финляндии около 1000 пациентов больны EDS- синдромом.
Причины
Причиной заболевания является наследственность. Если родители ребёнка больны синдромом Элерса-Данлоса, то вероятность болезни ребёнка возрастает на 50%. Но возможно, что поражённый ген одного из родителей так и не приведёт к заболеванию. Если гены поражены у обоих родителей, то возможность заболевания ребёнка составляет один к четырём. Синдром Элерса–Данлоса – это группа наследственных заболеваний соединительных тканей, которая поражает кожу, суставы и кровеносные сосуды, вызывая их повышенную растяжимость. При этом синдроме в строении коллагенов присутствуют нарушения.
Симптомы
Симптомы заболевания разнообразны: легко повреждаемая эластичная кожа, гиперподвижные суставы, варикозное расширение вен, грыжи, разрывы стенок кровеносных сосудов, воспаление дёсен и выпадение зубов. Симптомы зависят от типа заболевания.
В восстановительном центре Апила организованы курсы для EDS-пациентов, где людям с данным заболеванием помогают справиться со своими трудностями и проблемами: боли, гибкость суставов, проблемы с зубами, мышечная слабость, синяки и кровотечения, медленное заживление ран и образование рубцов, проблемы кишечника, вывихи, усталость и отёчность. У женщин – предотвращение выкидышей.
Виды EDS-синдрома
В настоящее время EDS-синдром делится на разные формы заболевания.
Сверхповышенная подвижность – гипермобильность (раньше тип III)
Основным симптомом гипермобильного типа является повышенная подвижность в крупных и мелких суставах, иногда вывихи и боли. Кожа тянущаяся и бархатистая. Заболевание может проявляется у родственников.
Классическая форма EDS (раньше формы I и II)
При классической форме заболевания у пациентов кожа мягкая и бархатистая, выраженная растяжимость кожи, склонность к повреждению при незначительной травме, а также к образованию кровоподтеков или гематом, рубцов, подкожных псевдоопухолей, повышенная подвижность в крупных и мелких суставах, частое варикозное расширение вен. У пациентов также встречаются паховые и диафрагмальные грыжи, синяки, мышечная слабость, геморои и воспаления дёсен. Заболевание является наследственным.
Сосудистая форма (раньше форма IV)
У пациентов эта форма заболевания проявляется гиперподвижностью суставов. Сосуды легко повреждаются, потому что стенки сосудов слабые, что является васкулитом , то есть воспалением стенок сосудов.
Кожа у этих людей тонкая, прозрачная с просвечивающими сосудами. Легко появляются синяки.
Кифосколиоз EDS( раньше тип VI)
Кифосколиоз является редким заболеванием, но в настоящее время поражённый ген тщательно исследуют. Этим заболеванием страдают около 60 человек на Земле. У них сильно выраженная мышечная слабость, которая приводит к неправильной осанке позвоночника – сколиозу. В некоторых случаях может быть повышенная ранимость глаз и утончение роговицы.
Артрохалазия тип EDS (раньше типы VII A и VII В)
В редкой форме артрохалазии типа EDS проявляются сильные изменения в соединительных тканях, которые ослабляют суставы, делают кожу легко повреждаемой, приводят к воспалениям суставов, ломкости костей и ортопедическим проблемам. На Земле болеют около 30 человек.
Дерматоспараксис EDS (раньше тип VII C)
Выраженная ранимость кожи и её повышенная эластичность. Создаётся впечатление, что кожи много. Распространено образование рубцов и грыж. Беременных женщины подвержены риску преждевременных родов из-за слабой оболочки плода.
Лечение
Изменить ген и устранить причину заболевания невозможно. Лечение направлено на уменьшение симптомов и предотвращение их ухудшения.
Важно определить причину заболевания и сообщить пациенту полную информацию о болезни. Зная о характере болезни, больной сам планирует свою жизнь так, чтобы болезнь не влияла на неё. Выбирая профессию, молодые люди должны принимать своё заболевание во внимание.
При болях в суставах можно принимать парацетамол и противовоспалительные препараты. При больших поражениях суставов делаются операции по имплонтации суставов.
Перед операцией EDS-пациентам нужно рассказать хирургу о своей болезни, чтобы избежать осложнений при заживлении ран.
В повседневной жизни EDS-пациентам могут помочь разные средства. Избегая опасных ситуаций, можно сохранить суставы целыми. На суставы можно надевать поддерживающие эластичные повязки. Мышцы нужно укреплять. Кожу надо увлажнять кремами. Рекомендуется ношение поддерживающих колготок и гольф для профилактики варикозного расширения вен. Постоянные посещения зубного врача помогут избежать проблем с зубами.
Пациенты сами знают, как важно получать информацию о характере заболевания. Спокойная жизнь, отдых и расслабление, а также поддержка близких помогают преодолеть жизненные трудности. Нужно избегать резких движений, использовать тугие повязки для суставов, систематически принимать лекарства, правильно питаться, попробовать Рэйки–лечение, йогу, зонатерапию и лимфомассаж. Стараться делать всё, что можешь и умеешь.
Другие повреждения строения коллагена
Синдром Стиклера является достаточно распространённым заболеванием, которое вызывается нарушением строения коллагена типа II. Заболевание часто проявляется в лёгкой форме. Синдром Стиклера — комплекс наследственных аномалий глаз и суставов. Первые симптомы появляются в детстве: врожденная выраженная близорукость, нередко слепота, в ослепшем глазу развиваются катаракта, вторичная глаукома, хронический увеит, кератопатия, сморщивание глазного яблока. Суставы становятся гиперподвижными, болезненными и предрасположены к переломам. В отдельных случаях отмечается нарушения в строении лица: маленький подбородок, расщепление челюстей.
Дисплазия соединительной ткани (MED) вызывана нарушением строения коллагена типа IX. Эти нарушения строений суставных хрящей ведут к задержке развития роста и разрушению суставов.
Остеогенезис имперфекта является заболеванием костей, вызванным мутацией коллагена типа I, которое может вызвать смерть зародыша ещё в матке. В лёгкой форме заболевания кости слабые и легко ломаются. Помимо этого могут быть проблемы в соединительной оболочке глаз, проблемы со слухом и глухота.
Другие генетические проблемы волокон протеина
Синдром Вильямса — синдром, возникающий как следствие хромосомной патологии эластина. Эластин и коллаген образуют волокнистый белок, с помощью которого стенки сосудов, лёгкие и другие органы способны растягиваться. Этим заболеванием болеет один ребёнок из 20000. У них появляются проблемы в сердечно-сосудистой системе. Аорта и лёгочная артерия суживаюся уже в детском возрасте, позже появляются проблемы с кровяным давлением. Дети рождаются маленького размера, появляются проблемы кормления, колики. Также появляются изменения строения зубов (большие промежутки между зубами), слабые мышцы, гиперподвижность суставов. У взрослых суставы менее подвижны.
Синдром Марфана вызывается изменением фибриллина типа I. Фибриллин – это волокнистый белок.
В соединительной ткани он образует защитную сетку вокруг эластина. Помимо характерных изменений в органах опорно-двигательного аппарата (удлинённые кости скелета, гиперподвижность суставов), наблюдается патология в органах зрения и сердечно-сосудистой системе.
16. СИНДРОМ ШЕГРИНА
Синдром Шегрина является системным аутоиммунным заболеванием, характеризующимся сухостью слизистой глаз, рта и половых органов, вызванной поражением слёзных, слюнных и половых желез. Чаще всего болеют женщины. Синдромом Шегрина заболевают люди старше 50 лет. О заболевании нет достоверных сведений, но по оценкам специалистов 3-4% взрослых людей страдают синдромом Шегрина.
Причины
Основой механизмов развития болезни считаются аутоиммунные нарушения, при которых имунная система противостоит своим же тканям. Синдром может развиваться самостоятельно (primaarinen) или вместе с другими ревматическими аутоимунными заболеваниями, в частности, суставным ревматизмом (sekundaarinen). Одной из причин заболевания считается изменение половых гормонов, потому что большей частью заболевших являются женщины.
Симптомы
При синдроме Шегрина появляется сухость слизистых оболочек. Первыми признаками заболевания является раздражение и сухость в глазах. Появляется сухость во рту и трудности проглатывания пищи, возникает необходимость запивания еды. Садится голос. Из-за уменьшения слюноотделения, на зубах образуется кариес и воспаляются дёсны. Может возникнуть воспаление слюнных желёз. Сухость кожи вызывает зуд. Появляется сухость в носу и сухой кашель. У женщин появляется сухость слизистых половых органов. Нарушения работы желёз желудка и кишечника вызывает нарушения всасывания железа и витамина B12.
При синдроме Шегрина появляется усталость, боли в суставах напоминают фибромиалгию, появляются раздражения на коже и лихорадка. Возможны заболевания почек, отёк лимфатических желёз и нарушения со стороны нервной системы.
При синдроме Шегрина возрастает риск заболевания раком лимфатических желёз (лимфома). При сильном отёке лимфатических и слюнных желёз возникает необходимость в их обследовании.
Диагностика
Синдром Шегрина определяется по типичной для этого заболевания сухости слизистых оболочек. Слёзоотделение измеряется тестом Ширмера, при котором рассматривается скорость намокания впитывающей бумажки за нижним веком. Выделение слюнной жидкости измеряется сбором слюны. Микроскопическое исследование губ указывает на наличие воспалительного процесса. Показатели воспаления в крови повышены. Почти у всех пациентов в крови присутствует ревматический фактор синдрома Шегрина и антитела.
У пожилых людей сухость слизистых оболочек является возрастным показателем и не является симптомом болезни Шегрина.
Лечение
Если во вторичный синдром Шегрина входит ревматизм суставов или другое заболевание ревматизма, то оно лечится обычным способом. Нарушение работы желёз при синдроме Шегрина неизлечимо, но увлажнением можно облегчить сухость слизистых оболочек.
Увлажняющие капли для глаз и защитные очки предотвращают сухость глаз. Воздух в помещении не должен быть очень сухим. Увлажняющие капли закапывают регулярно через равные промежутки времени. Употребление жевательной резинки с ксилитолом, а также лекарственные препараты как пилокарпин и бромгексидин, увеличивают выделение слюны. Нужно следить за состоянием зубов. Грибковые инфекции рта и половых органов необходимо лечить противогрибковыми лекарствами. Женские половые органы обрабатываются специальными увлажняющими средствами.
Первичный синдром Шегрина лечится малыми дозами кортизона. В трудных случаях назначают метотрексат и другие новые ревматические лекарства.
Профилактика
Синдром Шегрина не лечится. Лечение замедляет развитие болезни, но с заболеванием нужно научиться жить. Инвалидность, вызванная болезнью, появляется редко. На профилактику больше влияет характер протекания первичного заболевания или ревматизма, чем сухость слизистых оболочек.
17. СЕРОНЕГАТИВНЫЙ СПОНДИЛОАРТРИТ
Спондилоартрит определяет группу заболеваний, точный диагноз не всегда можно определить. Речь идёт о серонегативном ревматизме позвоночника, при спондилоартрите в крови отсутствует ревматический фактор, но существует тенденция вызывать воспаления в суставах позвоночника.
К спондилоартритам относят:
ревматизм позвоночника (Spondylarthritis ancylopoetica, болезнь Бехтерева)
реактивное воспаление суставов и болезнь Рейтера
язвенное воспаление толстого кишечника и болезнь Кронина
часть детского ревматизма
суставной псориаз и воспаление позвонков
Все эти заболевания могут вызывать воспаления в суставах конечностей и позвоночника. Особенностью этих заболеваний является воспаление промежуточного сустава между крестцовой и подвздошной костью (сакроилит). При обследовании у больных обнаруживается наследственный антиген HLA-B27. Обычно эти заболевания развиваются в молодом возрасте, появляются воспаления глаз (ирит), сердца и стенок аорты. Одновременно все симптомы проявляются редко. В начале заболевания воспаления суставов приносят проблемы и боли, но в дальнейшем они могут исчезнуть даже без лечения.
Спондилоартрит проявляется как и другие ревматические заболевания. Возможно причиной является перенесённая кишечная или венерическая инфекция, как и при реактивном воспалении суставов. Большое значение имеет наследственный фактор.
Финны живут в холодном климате и наличие у них антигена HLA-B27 достаточно распространено. У 15% финнов присутствует антиген HLA-B27, тогда как у жителей центральной Европы всего у 8%, у японцев 1% и у индейцев Южной-Америки ещё меньше. У людей, в организме которых обнаружен антиген HLA-B27, риск заболеть спондилоартритом в сто раз выше, чем у других.
Спондилоартрит является длительным заболеванием, но он редко приводит к инвалидности. В лёгких формах заболевания пациент обходится небольшими дозами лекарственных препаратов. В трудных случаях назначаются биологические ревматические препараты.
18. СИСТЕМНЫЙ LUPUS ERYTEMATOSUS (SLE)
Системный lupus erytematosus (SLE) – это системное аутоимунное заболевание соединительной ткани. Организм вырабатывает антитела, которые вместо того чтобы защищать, наоборот нападают на соединительные ткани организма. Признаки заболевания проявляются в различных частях организма. В Финляндии насчитывается около 2000 заболевших SLE, 90% из которых женщины. Половина из них в возрасте до 30 лет. У пожилых людей заболевание протекает в лёгкой форме.
Причины
Причины заболевания неизвестны. У женщин в зрелом половом возрасте на заболевание влияют половые гормоны. Наследственность тоже влияет на заболевание. Некоторые лекарства (гидралазин, прокаинамид), химикаты и ультрафиолет увеличивают риск заболевания SLE.
Симптомы
Общими симптомами SLE- заболевания являются усталость, потеря веса и повышенная температура. На открытых частях тела появляются кожные высыпания, вызванные воздействием солнечных лучей. На лице вокруг носа появляется красная сыпь в форме бабочки. Боли и воспаление суставов, выпадение волос, язвы во рту, заболевания почек, воспаление оболочек лёгких и сердца, а также неврологические заболевания. Боли или ревматические воспаления в суставах проявляются почти у всех пациентов, кожные высыпания – у достаточно большой части заболевших, а заболевания почек – почти у половины. Суставы не разрушаются, но могут деформироваться. Симптомы заболевания у разных людей проявляются по- разному. Чаще заболевание протекает в лёгкой форме и не влияет на образ жизни заболевшего. Выявить форму заболевания достаточно сложно.
Диагностика
Диагноз заболевания ставится на основании симптомов и лабораторных исследований. Существует 11 критериев заболевания. Если в заболевании проявились 4 или более критериев, то диагноз системный lupus erytematosus поставлен верно. Подсчёт критериев имеет больше теоретическое значение. В анализе крови повышаются показатели воспаления, но как и при других заболеваниях ревматизма ЦРБ не повышен. Почти у всех пациентов в крови присутствуют антитела. По количеству и качеству антител можно оценить стадию болезни и результат лечения. Лейкоциты и тромбоциты могут быть понижены. Возможна анемия.
Лечение
При лёгких формах SLE- заболевания лечение не требуется. Заболевший сам заботится о себе, избегая солнечных лучей и пользуясь защитными кремами. Достаточно обойтись слабыми лекарственными препаратами, например, малыми дозами кортизона и гидроксиклорокина. В трудных случаях пациенту назначаются большие дозы кортизона.
Беременность может вызвать проблемы. О наблюдении и лечении SLE- заболевания во время беременности рекомендуется консультация врача–ревматолога. Инфекции также могут вызвать осложнения. Причину повышения температуры нужно обязательно выяснить, чтобы знать, чем она вызвана – инфекцией или обострением SLE-заболевания. Лечение направлено на поражённый орган. Почти всегда напоминает лечение остеопороза.
Профилактика
Профилактика системного lupus erytematosus постоянно развивается. Болезнь опасна для людей с серьёзными заболеваниями почек, лёгких или центральной-нервной системы. С возрастом болезнь затихает. SLE- заболевание, вызванное лекарственными препаратами, проходит при их отмене.
SLE- критерии:
1. Красная сыпь в форме бабочки на носу и щеках
2. Шелушащиеся покраснения на коже
3. Покраснения кожи под воздействием солнечных лучей
4. Язвы во рту
5. Воспаление суставов
6. Воспаление оболочек лёгких и сердца
7. Заболевания почек
8. Неврологическте симптомы (судороги или психозы)
9. Изменения крови (анемия, уменьшения лейкоцитов или тромбоцитов)
10. Иммунные изменения крови (DNA, ошибочно позитивный кардиолипини-тест)
11. Антитела
19. СИСТЕМНЫЙ СКЛЕРОЗ (СИСТЕМНАЯ СКЛЕРОДЕРМИЯ)
Системный склероз это ревматическое заболевание соединительных тканей. Одна из форм заболевания – склеродермия (склеро — твёрдый, дерма — кожа). При этом заболевании грубеет кожа. Также соединительная ткань внутренних органов рубцуется, но этот признак встречается редко. В Финляндии ежегодно заболевает 20-50 человек, из них большая часть женщины. Дети болеют редко.
Причины
Причины заболевания системным склерозом неизвестны, но заболевание могут вызывать многие химикаты. Например, в 1981 году в Испании прошла волна этого заболевания, вызванная некачественным растительным маслом. Некачественный триптофан, продаваемый как натуральный продукт, вызвал вторую эпидемию в конце того же десятилетия. Также угольная и кварцевая пыль, винилхлорид, триклоритилен и другие химикаты могут вызывать заболевание. Одной из подозреваемых причин являются силиконовые имплонтанты. У большинства больных причины заболевания неизвестны.
Симптомы
Заболевание начинается с нарушения кровообращения пальцев рук и ног. Появляется симптом Рейно, когда сосуды сокращаются так сильно, что пальцы становятся белыми при прохладной температуре окружающей среды. На пальцах рук появляются кожные изменения. Кожа пальцев набухает и уплотняется. Кожные морщины и складки пропадают. С годами кожа становится тонкой и натянутой, иногда в коже откладывается кальций. Симптомы могут распространяться и по всему телу, кожа уплотняется и деформируется. Мышцы лица становятся неподвижными, рот сокращается. Видны расширенные подкожные сосуды.
Склеродермия может поражать не только кожу, но и внутренние органы. При поражении пищевода появляются проблемы при глотании. При поражении лёгких, почек и кишечника появляются серьёзные проблемы со здоровьем. К этим заболеваниям относятся и такие необычные формы заболевания, как эозинофильный фаскит. Когда воспаление проходит, кожа рубцуется и напоминает апельсиновую кожуру.
Распространённой формой системного склероза является CREST (от calcinosis – закальцевание кожи), симптом Рейно, эсофагус (рубцевание пищевода), склеродактилия и телеагниэктазия, то есть расширение подкожных сосудов.
Диагностика
Диагноз ставится на основании картины заболевания. В крови пациента обнаруживаюся показатели ревматизма и антитела. При CREST обнаруживаются антитела, свойственные этому заболеванию.
Лечение
Лечение системного склероза трудное, потому что нет достаточно действенного лекарства. Пациенту надо защищать кожу от холода. Необходимо бросить курить. Назначаются сосудорасширяющие препараты (нифедипин). Для предотвращения сухости кожи используют увлажняющие крема. Для сохранения подвижности пальцев необходимо делать гимнастику для рук.
Ревматические лекарственные препараты тестируются, но их действие остаётся незначительным. Широко используются пенисилламин и циклоспорин. При лечении внутренних органов назначаются симптоматические лекарственные препараты.
Профилактика
Важным значением в профилактике системного склероза является ограничение заболевания на кожной стадии, когда другие органы ещё не поражены. Со временем кожа смягчается и заболевание переходит в лёгкую форму. Но поражение лёгких и почек остаётся серьёзным заболеванием.
20. ВАСКУЛИТ
Васкулит это воспаление стенок сосудов. Последствия васкулита зависят от количества поражённых сосудов и мест воспалений. В трудных случаях васкулит вызвает затруднения кровообращения. Это приводит к кровотечениям или омертвению тканей.
Васкулит классифицируется на основании размера поражённых сосудов. Васкулит поражает височную артерию, кожный васкулит малые кровеносные сосуды. При темпоральном артериите в стенке височной артерии под микроскопом видны большие и многоядерные клетки, из-за которых заболевание получило второе название – гигантоклеточный артериит.
Часто васкулиты проявляются редкими заболеваниями, как нодозный полиартериит. А также пурпура Шенлейна-Геноха, синдром Чарга-Штраусс, болезнь Кавасаки, гранулематоз Вегенера и артериит Такаяси.
Причины
Причинами заболевания могут быть инфекции, повреждения тканей, инородные вещества, которые вызывают иммунные реакции в организме. Механизм появления васкулита не определён. Наследственность тоже имеет значение. Васкулит может быть как самостоятельным заболеванием, так и относиться к группе ревматизмов, таких как суставной ревматизм или SLE-заболевание.
Симптомы
Васкулиту свойственны повышение температуры тела и потеря веса. Из-за заболеваний сосудов появляются кожные высыпания различного типа. Типичными симптомами заболевания являются мышечные и суставные боли, нарушения работы переферической нервной системы, носовые кровотечения, кашель с кровью, кровь в моче и боли в животе.
Особенности
У половины пациентов с диагнозом васкулит и темпоральный артериит проявляются симптомы полимиалгии. Симптомами артериита являются головные боли в височной области и боль в скулах при жевании. При заболевании возможен риск закупорки глазной артерии и потеря зрения, поэтому лечение необходимо начать как можно быстрее. В основном заболевают пожилые люди.
Болезнь Такаяси поражает аорту и исходящие из неё кровеносные сосуды. Основным симптомом заболевания является нарушение кровообращения. Поставить диагноз трудно. В основном заболевают молодые женщины.
Нодозный полиартериит является редким заболеванием, при котором на стенках артерий образуются воспалительные бляшки. Проявляется у молодых людей. Встречаются серьёзные изменения внутренних органов, диагноз выясняется в процессе операции.
Начальными симптомами гранулематоза Вегенера являются нарушения в верхних дыхательных путях, воспаление пазух носа, заложенность носа и носовые кровотечения. Также могут быть воспаления среднего уха и глухота, ослабление зрения. К сложным формам относятся поражения почек и лёгких. Некоторые формы заболевания протекают достаточно лёгко. В крови присутствуют ANCA-антитела.
При вторичном васкулите в сочетании с другими аутоимунными заболеваниями, симптомы начинаются с поражения мелких кожных сосудов. На коже голеней или рук образуются раны и некрозы.
Диагностика
Постановка диагноза осуществляется на основании симптомов заболевания и биопсии кожи. Рентген кровеносных сосудов (ангиография) выявляет васкулит. Также постановка диагноза опирается на лабораторные исследования. ЦРБ повышено.
Лечение
Лечение направлено на устранение причины возникновения васкулита. Сначала снимается воспаление кровеносных сосудов лекарственными препаратами. После его прекращения основное заболевание лечится эффективнее. Назначается кортизон. Часто вместе с ним применяют цитостатические средства. В критических ситуациях назначают большие дозы кортизона. Хорошие результаты дают биологические лекарственные препараты.
Профилактика
Прогноз васкулита улучшается с развитием методов лечения. У большой части пациентов симптомы улучшаются. Хотя иногда болезнь может перейти в тяжёлую форму. Обширные поражения внутренних органов дают плохой прогноз заболевания и срочную госпитализацию.
© 2016 Lappeenrannan reumayhdistys ry.
симптомы, причины, лечение ✅| Аптека24
Содержание:
С этим симптомом сталкиваются многие люди хотя бы раз в жизни. Возникает слабость в руках и ногах, мышцы становятся вялыми и непослушными, появляется ощущение постоянной усталости.
Такие проявления могут быть временными и вызванными относительно безобидными факторами, но порой слабость в руках и ногах, а также хроническая усталость могут являться симптомами довольно серьезных заболеваний. Поэтому на это нужно вовремя обратить внимание и обследоваться, чтобы устранить первопричину.
Как проявляется слабость в руках и ногах?
Симптомы слабости в руках и ногах:
Ощущение, что руки и ноги ослабели. Становится тяжело ходить, носить тяжести, даже просто пакеты с продуктами, порой бывает тяжело просто писать ручкой или держать в руках чашку.
Возникает чувство онемения в конечностях — они становятся непослушными, негнущимися.
Порой слабость такая сильная, что может опускаться одно веко, становится тяжело глотать и жевать.
Человек ощущает себя вечно усталым, ему тяжело двигаться, конечности не слушаются и не способны выполнять привычную работу.
Всегда помните о том, что мышечная слабость в руках и ногах — это симптом какого-то другого заболевания или состояния.
Причины мышечной слабости
Одной из наиболее распространенных причин мышечной слабости считается отсутствие мышечной нагрузки. Если не делать физических упражнений и вести малоподвижный образ жизни, то мышечная ткань начинает частично заменяться жиром. Со временем мышцы ослабевают: они становятся менее плотными и более дряблыми.
Также существует и множество других причин для возникновения слабости. Из самых безобидных — это:
беременность;
неполноценное питание;
побочное действие некоторых лекарств;
хроническая усталость;
нервное перенапряжение;
депрессия;
переутомление;
нарушения гормонального фона;
вегетососудистая дистония.
Но порой для слабости могут быть и более серьезные причины:
анемия;
диабет;
варикоз;
болезни сердца;
инфекционные заболевания;
неврологические патологии;
онкология;
межпозвоночные грыжи, кисты и образования в области спины;
артроз;
атеросклероз;
ущемление нервов;
инсульт;
Малоизвестные причины мышечной слабости
В некоторых случаях слабость в конечностях может возникать из-за ряда малоизвестных причин.
Например, усталость в мышечной ткани может вызываться некоторыми инфекциями, такими как железистая лихорадка (вирус Эпштейна-Барра), гриппа (грипп группы А и В). Во время этих болезней пациенты чувствуют, что для мышечной активности им необходимы огромные усилия.
Еще одной нераспространенной причиной может быть болезнь фибромиалгия (внесуставное заболевание неизвестной этиологии). Люди, у которых обнаруживается данная патология очень быстро утомляются. Фибромиалгия может также вызываться вирусом Эпштейна-Барра.
Кроме того, к мышечной слабости приводит недостаток гормона щитовидной железы. Это заболевание называется гипотиреоз и оно может провоцировать мышечную дегенерацию и истощение. Гипотиреоз достаточно распространенное отклонение в здоровье, однако обычно его начинают лечить на ранней стадии, прежде чем возникают долгосрочные проблемы с мышцами.
Мышечная усталость может также появляться из-за электролитных нарушений и недостатка жидкости в организме (обезвоживание). Последнее происходит в том случае, если человек мало пьет и когда чувствует питьевую жажду не утоляет ее. Все это может привести к очень серьезным последствиям, поэтому следите за своим питьевым балансом.
Почему возникает постоянная усталость?
Если есть подозрения на то, что слабость вызвана неврологическими или другими патологическими проблемами, то нужно обратиться к неврологу и сделать МРТ.
Но постоянная усталость часто бывает вызвана неправильным образом жизни.
Хроническая усталость часто проявляется такими симптомами:
слабость в руках и ногах;
боль в мышцах;
головные боли;
ухудшение концентрации и запоминания;
снижается иммунитет, человек чаще болеет;
расстройство кишечника, диарея;
потеря аппетита;
озноб;
потоотделение;
бессонница;
может быть повышенная тревожность.
Организм очень страдает от стресса. Поэтому в первую очередь нужно наладить образ жизни:
Минимизировать стресс и нервное перенапряжение.
Хорошо высыпаться (не менее 8 часов).
Полноценно питаться здоровой пищей.
Много пить жидкости.
Заниматься спортом.
Ходить на прогулки и дышать свежим воздухом.
Принимать поливитаминные и минеральные комплексы, а также препараты Омега-3 и Омега-6, чтобы восстановить недостаток питательных веществ в организме.
Что делать?
Что делать, если у Вас постоянная слабость в руках и ногах, а также хроническая усталость? В первую очередь — обследоваться.
Если Вы явно понимаете, что причина в переутомлении и стрессе, то нужно менять образ жизни.
Для того, чтобы поддержать организм, можно принимать следующие препараты:
Рыбий жир — содержит кислоты Омега-3, которые незаменимы в организме, но самим организмом не синтезируются.
Магне-В6 — препарат магния, восполняющий его уровень. Необходим при нервном перенапряжении, переутомлении, хронической усталости, при болезнях нервов.
Поливитаминные комплексы (Витрум, Супрадин, Квадевит, Дуовит).
Витамин D3 — порой его нужно принимать отдельно, так как слабость может быть вызвана именно его нехваткой.
Кальций — если проблема в недостатке кальция, то нужно принимать препараты кальция.
Будьте осторожны: нельзя принимать поливитаминные и минеральные комплексы в сочетании с препаратами отдельных витаминов (например, вместе с витамином D3 или кальцием), так как возникнет передозировка, которая страшна не меньше, чем нехватка.
Если после нормализации образа жизни и приемы Омега-3 и витаминов слабость в руках и ногах не прошла — это обязательный повод срочно обратиться к врачу.
А вы знаете, что кариес у любого человека может появиться только тогда, когда есть сочетание трех важных факторов? И стоит только одному из них выпасть — как риск кариеса снижается практически к нулю. Узнать, что это за факторы и как правильно ухаживать за зубами вы можете в нашей статье, которую мы писали совместно с известным стоматологом.
А еще вам будет интересно узнать о том, какие комнатные цветы способны быть практически настоящими дезинфекторами. Они не только выделяют кислород и очищают воздух, но и уничтожают вирусы, бактерии и грибки. Эксперименты NASA это доказали.
apteka24.ua — первая интернет-аптека, которой можно доверять.
apteka24.ua предоставляет исчерпывающую и надежную информацию по вопросам медицины, здоровья и благополучия, однако постановка диагноза и выбор методики лечения могут осуществляться только вашим лечащим врачом! Самолечение может быть небезопасным для вашего здоровья. apteka24.ua не несет ответственности за возможные негативные последствия, возникшие в результате использования пользователями apteka24.ua информации, размещенной на сайте.
Как отличить обычную усталость от опасного синдрома хронической усталости — объясняет врач
Почему так происходит? Есть несколько предположений
Нарушение функции митохондрий
Каждая клетка в теле человека имеет крошечные компоненты — органеллы, называемые митохондриями. Иногда их называют генераторами клетки, потому что их задача — вырабатывать энергию. Митохондрии могут быть отравлены токсинами, например, пестицидами, поражены при хронических бактериальных, вирусных и грибковых инфекциях или вследствие дефицита питательных веществ и гормонов. Такие отделы мозга, как гипоталамус и гипофиз, могут быть особенно чувствительны к любой такой неисправности, а хроническая усталость стать одним из симптомов снижения функции гипоталамуса и гипофиза.
Гормональные сбои
Дефицит гормонов щитовидной железы и надпочечников, в частности, кортизола, является наиболее распространенной причиной синдрома «выжатого апельсина». Хронический стресс приводит к истощению надпочечников — это надпочечниковая недостаточность, при которой организм больше не способен производить достаточное количество кортизола (гормона стресса). Пониженный уровень кортизола является признаком синдрома хронической усталости. Уровень гормонов щитовидной железы снижается под воздействием токсинов и нарушений, происходящих в гипоталамусе или гипофизе.
Инфекционные заболевания
Инфекции могут вызывать или способствовать возникновению синдрома хронической усталости и/или фибромиалгии. Провоцирующими могут стать, например, вирус Эпштейна-Барр, вирус герпеса или бактериальные инфекции.
Другие причины
В ответ на хроническую инфекцию иммунная система может вызывать особый тип нарушения свертывания крови, называемый «коагуляция». Вместо растворения кровяных сгустков она образует отложения на внутренней стенке кровеносных сосудов. Эти отложения препятствуют доставке кислорода и питательных веществ во все части тела, что также способствует развитию синдрома хронической усталости. Нейротоксичные соединения, такие как соли тяжёлых металлов (ртуть, свинец), попавшие в головной мозг, также могут способствовать развитию синдрома хронической усталости и фибромиалгии.
Слабость в ногах – один из симптомов многих заболеваний
Ощущение слабости в ногах знакомо многим, если практически не всем людям. Слабость в ногах может быть вызвана самыми различными нарушениями в организме человека, а также являться одним из проявлений достаточно серьёзных заболеваний. Поэтому особенно важно отмечать сопутствующие этому явлению другие симптомы (например, головокружение, тошноту, прочие боли) для своевременной постановки диагноза и последующего лечения.
Симптомы наиболее часто сопутствующие слабости в ногах:
- Головокружение
- Головная боль
- Дурнота, предобморочное состояние
- Тошнота
- Повышенная утомляемость
- Повышение температуры тела
- Дрожь в ногах
- Онемение конечностей
- Отёчность
- Бледность или посинение кожи на ногах
- Слабость в спине
- Боль в пояснице
- Судороги
Так как причинами появления слабости в ногах могут быть самые различные заболевания, то целесообразно вначале обратиться к врачу терапевту. Специалист, учитывая все имеющиеся симптомы, может счесть необходимым провести такие диагностические процедуры, как: общий анализ крови и мочи, ЭКГ, УЗИ сердца, ангиография сосудов ног, рентген костей.
Слабость в ногах довольно часто является проявлением проблем с кровообращением. В том числе это может быть одним из симптомов таких опасных болезней, как инсульт и инфаркт. Ранним сигналом о риске инсульта может служить резкая слабость в одной или нескольких конечностях. Слабость в ногах при этом длится не более часа, но может происходить несколько раз за день. Явные признаки инсульта развиваются позже, поэтому важно обратить внимание на возможные симптомы вовремя.
О другом смертельно опасном заболевании — инфаркте, может говорить внезапная слабость в ногах в сочетании с даже небольшой сердечной болью, головокружением и дурнотой. В этом случае следует немедленно обращаться за скорой медицинской помощью.
В пожилом возрасте одной из наиболее частых причин слабости в ногах является снижение и закупорка сосудов холестериновыми бляшками — атеросклероз. При этом непосредственно слабость в ногах может вызывать не только атеросклероз сосудов ног, но также и атеросклероз мозговых или коронарных артерий. Кроме проблем с циркуляцией крови к слабости в ногах может привести резкая перемена артериального давления — гипотония.
Ещё одно опасное заболевание проявляется в слабости в ногах, это — диабет. При длительном развитии диабета может возникнуть нейропатия стоп. Высокий уровень глюкозы в организме приводит к нарушению питания нервов, их кислородному голоданию. Диабетическая нейропатия проявляется в онемении стоп, потерей ими чувствительности, тяжести при ходьбе.
Слабость в ногах может быть одним из симптомов заболеваний центральной нервной системы, а также при сотрясении мозга. Этому, как правило, сопутствуют головные боли, тошнота и общая слабость. Если при слабости в ногах отмечается также нарушение зрения, то это может служить сигналом о развитии рассеянного склероза. В этом случае необходимо своевременное обращение к невропатологу.
Если слабость ног сочетается с ощущением онемения, покалывания, а также добавляется боль в конечностях, то вызывать такой симптом может поражение позвоночника. Наиболее часто причиной этих симптомов являются: остеохондроз, артрит, спондилит, травма или опухоль позвоночника.
Чувство слабости в ногах может сигнализировать о проблемах с костями, включая закрытую травму стопы, остеопороз, опухоли костей.
Слабость в ногах очень часто является следствием повышения температуры тела. Причиной повышенной температуры в свою очередь могут быть: простуда или ОРВИ, вирусная, бактериальная или грибковая инфекция, пищевое отравление, перегрев или солнечный удар.
Серьёзным фактором для возникновения слабости в ногах, особенно в пожилом возрасте, могут быть психологические проблемы и стресс. За общей слабостью у человека, и в частности за часто возникающей слабостью в ногах могут стоять панические атаки, невроз, депрессивное состояние. Обращение к специалисту психологу, а в некоторых случаях к психиатру позволит оказать своевременную необходимую помощь.
Воспалительные миопатии: дерматомиозит/полимиозит — ФГБНУ НИИР им. В.А. Насоновой
Воспалительные миопатии: дерматомиозит/полимиозит
Что такое воспалительные миопатии: дерматомиозит/полимиозит?
Воспалительные миопатии (дерматомиозит, полимиозит) – это группа редких аутоиммунных болезней, для которых характерно воспаление поперечно-полосатых мышц с развитием слабости в плечевом и тазовом поясе, туловище; возможно развитие нарушения глотания. Также возможно поражение кожи, суставов, внутренних органов.
При дерматомиозите/полимиозите могут иметь место следующие симптомы
-
Прогрессирующая в течение нескольких недель или месяцев мышечная слабость (трудно ходить вверх по лестнице, вставать со стула или корточек, причесываться, снимать одежду через голову, менять положение тела из горизонтального в вертикальное).
-
Мышечные боли (похожи на боли после интенсивной физической нагрузки).
-
Сыпь на лице, на тыле кистей (над мелкими суставами), а также над крупными суставами (коленными, локтевыми), в зоне декольте и шали, на наружных поверхностях бедер. На аналогичных участках возможно образование язвочек. Трещины на боковых поверхностях пальцев кистей.
-
Отек вокруг глаз.
-
Нарушение глотания: поперхивание при приеме жидкой или вязкой пищи, попадание жидкости в нос, застревание пищи в глотке.
-
Изменение голоса – осиплость и/или гнусавость.
-
Одышка при физической нагрузке, сухой кашель или кашель с небольшим количеством вязкой мокроты.
-
Боли и припухлость суставов. Изменение цвета пальцев на холоде.
-
Лихорадка.
Хорошо известно, что у части пациентов с дерматомиозитом и, реже, с полимиозитом, причиной развития аутоиммунной болезни может быть злокачественная опухоль. Поэтому больным проводится тщательное обследование для исключения злокачественной опухоли.
Для подтверждения диагноза назначаются лабораторные тесты – биохимический анализ крови, для выявления повышенного уровня мышечных ферментов, в первую очередь креатинфосфокиназы (КФК). Примерно у 1/3 пациентов выявляются миозит-специфические антитела – a-Jо-1, которые также имеют важное диагностическое значение. Проводится игольчатая электромиография для выявления признаков повреждения мышцы и оценки активности процесса. В сложных случаях может потребоваться биопсия мышцы. Также пациентам с воспалительными миопатиями часто проводится компьютерная томография органов грудной клетки для выявления признаков интерстициальной пневмонии.
Кому показана консультация ревматолога?
-
Прогрессирующая слабость в мышцах плечевого и тазового пояса.
-
Боли в мышцах.
-
Нарушение глотания.
-
Наличие периорбитального отека, розово-лиловой сыпи на лице, над мелкими и крупными суставами, в зоне декольте и шали, усиливающейся на солнце.
-
Наличие интерстициальной пневмонии и мышечной слабости и/или боли в суставах и /или кожных изменений – покраснений над суставами и трещин на пальцах.
-
Повышение уровня «мышечных» ферментов, в первую очередь КФК.
Лечение воспалительных миопатий
Целью лечения воспалительных миопатий является восстановление мышечной силы, улучшение и стабилизации функции легких (в случае их поражения), исчезновение кожной сыпи и заживление кожных дефектов, купирование артрита. При дерматомиозите и полимиозите мышечная сила восстанавливается очень медленно, в течение нескольких месяцев.
Залогом успеха лечения ВМ является сотрудничество пациента и врача, строгое соблюдение рекомендаций, а также внимательное отношение к своему самочувствию, наблюдение за анализами и ведение дневника.
Специалисты, занимающиеся диагностикой и лечением в институте: сотрудники лаборатории микроциркуляции и воспаления
Запишитесь на приём к специалисту:
Мышечная слабость: 12 и более причин
Мышечная слабость — это недостаток силы в мышцах. Они могут не сжиматься или двигаться так легко, как раньше.
Некоторые хронические заболевания могут вызывать более быстрый износ мышц или вызывать у человека чувство усталости. В других случаях из-за инфекции мышцы могут расслабиться.
Если у человека внезапно и серьезно началась мышечная слабость, ему следует поговорить с врачом.
Примеры состояний, вызывающих мышечную слабость:
Поделиться на Pinterest Человек с болезнью Аддисона может испытывать хроническую усталость или потерю аппетита.
Это происходит, когда надпочечники человека не вырабатывают достаточного количества гормонов кортизола и альдостерона.
Помимо мышечной слабости, другие общие симптомы болезни Аддисона включают:
- хроническая усталость
- потеря веса
- потеря аппетита
- боль в животе
Анемия возникает при низком уровне гемоглобина человека, часто из-за дефицит железа. Другие симптомы анемии включают:
- головокружение
- одышку
- головные боли
- холодные руки и ноги
- нерегулярное сердцебиение
Этот диагноз относится к необъяснимой усталости или утомляемости, которую врач не может связать с состоянием здоровья .Другое ее название — миалгический энцефаломиелит.
Люди с синдромом хронической усталости испытывают сильную усталость и проблемы со сном. Другие симптомы включают мышечную слабость, боль, головокружение и проблемы с концентрацией внимания.
Электролиты помогают обеспечить правильную работу мышц, нервов, сердца и мозга. Изменение уровня электролитов, таких как кальций, калий, натрий и магний, может вызвать мышечную слабость.
Примеры нарушений электролитного баланса включают гипокалиемию или гиперкалиемический периодический паралич.
Факторы риска электролитного дисбаланса включают:
Диабет возникает, когда организм не вырабатывает достаточно инсулина или не использует инсулин надлежащим образом. Это может вызвать повреждение нервов, что может привести к мышечной слабости.
Диабет также может вызывать множество других симптомов, связанных с мышечной слабостью, в том числе:
- слабость
- нарушение подвижности
- усталость
Фибромиалгия — это хроническое заболевание, которое вызывает мышечную боль и слабость в дополнение к другим симптомам, например:
- постоянная усталость
- нарушенная память
- изменения настроения
Гипотиреоз или недостаточная активность щитовидной железы могут вызвать мышечную слабость и судороги.Эти симптомы могут усиливаться при упражнениях и физической активности.
Другие симптомы включают:
- прибавка в весе
- чувство холода
- сухость кожи и волос
- усталость
- нерегулярные или обильные менструальные периоды
- медленное сердцебиение
- боли в суставах и мышцах
- депрессия или расстройства настроения
- Проблемы с фертильностью
Врач часто может диагностировать это и другие заболевания щитовидной железы с помощью анализа крови.
Проблемы с функцией почек могут вызывать накопление в мышцах продуктов метаболизма, таких как креатинин. Это может привести к подергиванию мышц и слабости.
Расстройства сна, такие как нарколепсия и бессонница, могут вызывать мышечную слабость и утомляемость в дневное время.
Человек, которому необходимо оставаться в постели по состоянию здоровья, также может испытывать мышечную слабость. Это происходит из-за того, что мышцы не используются так регулярно, как обычно. У человека также может быть риск проблем со сном.
Некоторые инфекционные заболевания могут вызывать мышечную слабость. К ним относятся:
- Грипп: Вирус гриппа (гриппа) может вызывать временную мышечную слабость, а также повышенную температуру, боль в горле, кашель и усталость.
- Болезнь Лайма: Это воспалительное заболевание возникает после укуса инфицированного клеща. Симптомы могут быть острыми или хроническими и включать жар, сыпь, ригидность шеи, онемение, мышечную слабость и утомляемость.
- Вирус Эпштейна-Барра: Вирус Эпштейна-Барра может вызывать мышечную слабость, а также необъяснимую усталость, кожную сыпь, головные боли и потерю аппетита.
- Сифилис: Эта инфекция, передающаяся половым путем, может вызывать мышечную слабость, а также головные боли, усталость, боль в горле и потерю веса.
- Токсоплазмоз: Токсоплазмоз — это паразитарная инфекция, вызывающая головные боли, усталость, субфебрильную температуру и судороги.
- Менингит: Менингит — серьезная инфекция, вызывающая воспаление головного и спинного мозга. Помимо мышечной слабости, симптомы могут включать жар, ригидность шеи, тошноту, рвоту и повышенную чувствительность к свету.
- ВИЧ: ВИЧ может вызывать прогрессирующую мышечную слабость у некоторых людей, особенно у тех, кто не получает лечения.
- Полиомиелит: Полиомиозит может вызвать мышечную слабость и чувствительность. Кроме того, у человека, переболевшего полиомиелитом, может возникнуть постполиомиелитный синдром, который приводит к мышечной слабости.
- Бешенство: Бешенство возникает в результате контакта со слюной инфицированного животного. Симптомы могут включать усталость, головные боли, возбуждение, спутанность сознания и судороги, а также мышечную слабость и спазмы.
Некоторые состояния, влияющие на нервную систему, могут вызывать мышечную слабость. Эти состояния часто носят хронический характер и влияют на то, как нервы человека передают сигналы мышцам.
Примеры неврологических состояний, которые могут вызвать мышечную слабость, включают:
- Шейный спондилез: Возрастные изменения амортизирующих спинных дисков шеи могут вызвать шейный спондилез. Это оказывает дополнительное давление на нервы, что приводит к мышечной слабости.
- Синдром Гийена-Барре: Это редкое неврологическое заболевание может вызывать слабость мышц от легкой до тяжелой.
- Ботулизм: Это редкое заболевание возникает из-за воздействия ботулотоксина. Это также вызывает прогрессирующую мышечную слабость.
- Миастенический синдром Ламберта-Итона: Это аутоиммунное заболевание возникает, когда иммунная система человека мешает взаимодействию нервов и мышц, что приводит к мышечной слабости.
- Рассеянный склероз: Рассеянный склероз — это аутоиммунное заболевание, которое возникает, когда иммунная система атакует и повреждает нервы.
- Myasthenia gravis: Это аутоиммунное заболевание заставляет иммунную систему атаковать мышцы человека, что может влиять на движение, а также на дыхание.
- Боковой амиотрофический склероз: Известный как БАС, он может вызывать прогрессирующую мышечную слабость.
- Травмы спинного мозга: Травмы спинного мозга могут нарушить связь нервов с мышцами. Эффекты могут зависеть от точного места травмы.
Неврологические состояния часто прогрессируют, что означает, что они со временем ухудшаются.
Некоторые из этих состояний также проходят стадии ремиссии, когда симптомы уменьшаются или даже исчезают, прежде чем снова обостриться.
Некоторые люди испытывают мышечную слабость в результате приема лекарств.
Любой, у кого мышечная слабость является побочным эффектом, должен поговорить с врачом, прежде чем прекратить прием лекарств.
Примеры лекарств, которые могут вызвать мышечную слабость, включают:
- амиодарон (кордарон)
- антитиреоидные препараты, такие как метимазол (тапазол) или пропилтиоурацил
- антиретровирусные препараты, такие как ламивудин (эпивир) или зировидовудин (
- циметидин (тагамет)
- кортикостероиды
- производные фибриновой кислоты, такие как гемфиброзил (лопид)
- интерферон
- ацетат лейпролида (люпрон)
- нестероидные противовоспалительные препараты (НПВП) или напроид16, такие как ибупрофен16
- пенициллин
- статины
- сульфаниламидные антибиотики
) химиотерапевтические препараты
Некоторые запрещенные наркотики, такие как кокаин, также могут вызывать мышечную слабость.
Поделиться на Pinterest Редкие причины мышечной слабости включают дерматомиозит, полимиозит и ревматоидный артрит.
Если мышечная слабость человека не является следствием какой-либо из вышеперечисленных проблем или если у него есть особые факторы риска, врач может рассмотреть редкие причины при постановке диагноза.
Редкие причины мышечной слабости включают:
- Дерматомиозит: Это воспалительное мышечное заболевание, которое может вызывать жесткость, болезненность и ослабление мышц.
- Полимиозит: Обычно это вызывает слабость в мышцах, расположенных рядом с туловищем, например в мышцах бедра, бедра, шеи и плеча.
- Ревматоидный артрит: Это хроническое воспалительное аутоиммунное заболевание, поражающее слизистую оболочку суставов. Обычно поражаются руки и ноги.
- Саркоидоз: Это воспалительное заболевание обычно поражает легкие и лимфатические узлы, вызывая раздражение тканей.
- Вторичный гиперпаратиреоз: Это состояние часто поражает нижние конечности и вызывает боль в костях и суставах.
- Мышечная дистрофия Беккера: Это генетическое заболевание обычно поражает мужчин и молодых людей и приводит к быстрой прогрессирующей мышечной слабости.
- Системная красная волчанка: Это состояние, также известное как волчанка, может поражать различные области тела, включая суставы, мозг, сердце и легкие. Мышечная слабость — частый симптом обострения волчанки.
Эти состояния не обязательно редки в популяции, но мышечная слабость не всегда входит в число их общих симптомов.
Множественные проблемы со здоровьем могут вызывать мышечную слабость, включая неврологические состояния, инфекции и хронические заболевания.
Чтобы диагностировать основную причину, врач обсудит симптомы человека, историю болезни и то, что ухудшает или улучшает симптомы.
Если человек внезапно почувствовал сильную мышечную слабость, ему следует немедленно обратиться за медицинской помощью.
Мышечная слабость: 12 и более причин
Мышечная слабость — это недостаток силы в мышцах. Они могут не сжиматься или двигаться так легко, как раньше.
Некоторые хронические заболевания могут вызывать более быстрый износ мышц или вызывать у человека чувство усталости.В других случаях из-за инфекции мышцы могут расслабиться.
Если у человека внезапно и серьезно началась мышечная слабость, ему следует поговорить с врачом.
Примеры состояний, вызывающих мышечную слабость:
Поделиться на Pinterest Человек с болезнью Аддисона может испытывать хроническую усталость или потерю аппетита.
Это происходит, когда надпочечники человека не вырабатывают достаточного количества гормонов кортизола и альдостерона.
Помимо мышечной слабости, другие общие симптомы болезни Аддисона включают:
- хроническая усталость
- потеря веса
- потеря аппетита
- боль в животе
Анемия возникает при низком уровне гемоглобина человека, часто из-за дефицит железа.Другие симптомы анемии включают:
- головокружение
- одышку
- головные боли
- холодные руки и ноги
- нерегулярное сердцебиение
Этот диагноз относится к необъяснимой усталости или утомляемости, которую врач не может связать с состоянием здоровья . Другое ее название — миалгический энцефаломиелит.
Люди с синдромом хронической усталости испытывают сильную усталость и проблемы со сном. Другие симптомы включают мышечную слабость, боль, головокружение и проблемы с концентрацией внимания.
Электролиты помогают обеспечить правильную работу мышц, нервов, сердца и мозга. Изменение уровня электролитов, таких как кальций, калий, натрий и магний, может вызвать мышечную слабость.
Примеры нарушений электролитного баланса включают гипокалиемию или гиперкалиемический периодический паралич.
Факторы риска электролитного дисбаланса включают:
Диабет возникает, когда организм не вырабатывает достаточно инсулина или не использует инсулин надлежащим образом.Это может вызвать повреждение нервов, что может привести к мышечной слабости.
Диабет также может вызывать множество других симптомов, связанных с мышечной слабостью, в том числе:
- слабость
- нарушение подвижности
- усталость
Фибромиалгия — это хроническое заболевание, которое вызывает мышечную боль и слабость в дополнение к другим симптомам, например:
- постоянная усталость
- нарушенная память
- изменения настроения
Гипотиреоз или недостаточная активность щитовидной железы могут вызвать мышечную слабость и судороги.Эти симптомы могут усиливаться при упражнениях и физической активности.
Другие симптомы включают:
- прибавка в весе
- чувство холода
- сухость кожи и волос
- усталость
- нерегулярные или обильные менструальные периоды
- медленное сердцебиение
- боли в суставах и мышцах
- депрессия или расстройства настроения
- Проблемы с фертильностью
Врач часто может диагностировать это и другие заболевания щитовидной железы с помощью анализа крови.
Проблемы с функцией почек могут вызывать накопление в мышцах продуктов метаболизма, таких как креатинин. Это может привести к подергиванию мышц и слабости.
Расстройства сна, такие как нарколепсия и бессонница, могут вызывать мышечную слабость и утомляемость в дневное время.
Человек, которому необходимо оставаться в постели по состоянию здоровья, также может испытывать мышечную слабость. Это происходит из-за того, что мышцы не используются так регулярно, как обычно. У человека также может быть риск проблем со сном.
Некоторые инфекционные заболевания могут вызывать мышечную слабость. К ним относятся:
- Грипп: Вирус гриппа (гриппа) может вызывать временную мышечную слабость, а также повышенную температуру, боль в горле, кашель и усталость.
- Болезнь Лайма: Это воспалительное заболевание возникает после укуса инфицированного клеща. Симптомы могут быть острыми или хроническими и включать жар, сыпь, ригидность шеи, онемение, мышечную слабость и утомляемость.
- Вирус Эпштейна-Барра: Вирус Эпштейна-Барра может вызывать мышечную слабость, а также необъяснимую усталость, кожную сыпь, головные боли и потерю аппетита.
- Сифилис: Эта инфекция, передающаяся половым путем, может вызывать мышечную слабость, а также головные боли, усталость, боль в горле и потерю веса.
- Токсоплазмоз: Токсоплазмоз — это паразитарная инфекция, вызывающая головные боли, усталость, субфебрильную температуру и судороги.
- Менингит: Менингит — серьезная инфекция, вызывающая воспаление головного и спинного мозга. Помимо мышечной слабости, симптомы могут включать жар, ригидность шеи, тошноту, рвоту и повышенную чувствительность к свету.
- ВИЧ: ВИЧ может вызывать прогрессирующую мышечную слабость у некоторых людей, особенно у тех, кто не получает лечения.
- Полиомиелит: Полиомиозит может вызвать мышечную слабость и чувствительность. Кроме того, у человека, переболевшего полиомиелитом, может возникнуть постполиомиелитный синдром, который приводит к мышечной слабости.
- Бешенство: Бешенство возникает в результате контакта со слюной инфицированного животного. Симптомы могут включать усталость, головные боли, возбуждение, спутанность сознания и судороги, а также мышечную слабость и спазмы.
Некоторые состояния, влияющие на нервную систему, могут вызывать мышечную слабость. Эти состояния часто носят хронический характер и влияют на то, как нервы человека передают сигналы мышцам.
Примеры неврологических состояний, которые могут вызвать мышечную слабость, включают:
- Шейный спондилез: Возрастные изменения амортизирующих спинных дисков шеи могут вызвать шейный спондилез. Это оказывает дополнительное давление на нервы, что приводит к мышечной слабости.
- Синдром Гийена-Барре: Это редкое неврологическое заболевание может вызывать слабость мышц от легкой до тяжелой.
- Ботулизм: Это редкое заболевание возникает из-за воздействия ботулотоксина. Это также вызывает прогрессирующую мышечную слабость.
- Миастенический синдром Ламберта-Итона: Это аутоиммунное заболевание возникает, когда иммунная система человека мешает взаимодействию нервов и мышц, что приводит к мышечной слабости.
- Рассеянный склероз: Рассеянный склероз — это аутоиммунное заболевание, которое возникает, когда иммунная система атакует и повреждает нервы.
- Myasthenia gravis: Это аутоиммунное заболевание заставляет иммунную систему атаковать мышцы человека, что может влиять на движение, а также на дыхание.
- Боковой амиотрофический склероз: Известный как БАС, он может вызывать прогрессирующую мышечную слабость.
- Травмы спинного мозга: Травмы спинного мозга могут нарушить связь нервов с мышцами. Эффекты могут зависеть от точного места травмы.
Неврологические состояния часто прогрессируют, что означает, что они со временем ухудшаются.
Некоторые из этих состояний также проходят стадии ремиссии, когда симптомы уменьшаются или даже исчезают, прежде чем снова обостриться.
Некоторые люди испытывают мышечную слабость в результате приема лекарств.
Любой, у кого мышечная слабость является побочным эффектом, должен поговорить с врачом, прежде чем прекратить прием лекарств.
Примеры лекарств, которые могут вызвать мышечную слабость, включают:
- амиодарон (кордарон)
- антитиреоидные препараты, такие как метимазол (тапазол) или пропилтиоурацил
- антиретровирусные препараты, такие как ламивудин (эпивир) или зировидовудин (
- циметидин (тагамет)
- кортикостероиды
- производные фибриновой кислоты, такие как гемфиброзил (лопид)
- интерферон
- ацетат лейпролида (люпрон)
- нестероидные противовоспалительные препараты (НПВП) или напроид16, такие как ибупрофен16
- пенициллин
- статины
- сульфаниламидные антибиотики
) химиотерапевтические препараты
Некоторые запрещенные наркотики, такие как кокаин, также могут вызывать мышечную слабость.
Поделиться на Pinterest Редкие причины мышечной слабости включают дерматомиозит, полимиозит и ревматоидный артрит.
Если мышечная слабость человека не является следствием какой-либо из вышеперечисленных проблем или если у него есть особые факторы риска, врач может рассмотреть редкие причины при постановке диагноза.
Редкие причины мышечной слабости включают:
- Дерматомиозит: Это воспалительное мышечное заболевание, которое может вызывать жесткость, болезненность и ослабление мышц.
- Полимиозит: Обычно это вызывает слабость в мышцах, расположенных рядом с туловищем, например в мышцах бедра, бедра, шеи и плеча.
- Ревматоидный артрит: Это хроническое воспалительное аутоиммунное заболевание, поражающее слизистую оболочку суставов. Обычно поражаются руки и ноги.
- Саркоидоз: Это воспалительное заболевание обычно поражает легкие и лимфатические узлы, вызывая раздражение тканей.
- Вторичный гиперпаратиреоз: Это состояние часто поражает нижние конечности и вызывает боль в костях и суставах.
- Мышечная дистрофия Беккера: Это генетическое заболевание обычно поражает мужчин и молодых людей и приводит к быстрой прогрессирующей мышечной слабости.
- Системная красная волчанка: Это состояние, также известное как волчанка, может поражать различные области тела, включая суставы, мозг, сердце и легкие. Мышечная слабость — частый симптом обострения волчанки.
Эти состояния не обязательно редки в популяции, но мышечная слабость не всегда входит в число их общих симптомов.
Множественные проблемы со здоровьем могут вызывать мышечную слабость, включая неврологические состояния, инфекции и хронические заболевания.
Чтобы диагностировать основную причину, врач обсудит симптомы человека, историю болезни и то, что ухудшает или улучшает симптомы.
Если человек внезапно почувствовал сильную мышечную слабость, ему следует немедленно обратиться за медицинской помощью.
Мышечная слабость: 12 и более причин
Мышечная слабость — это недостаток силы в мышцах. Они могут не сжиматься или двигаться так легко, как раньше.
Некоторые хронические заболевания могут вызывать более быстрый износ мышц или вызывать у человека чувство усталости.В других случаях из-за инфекции мышцы могут расслабиться.
Если у человека внезапно и серьезно началась мышечная слабость, ему следует поговорить с врачом.
Примеры состояний, вызывающих мышечную слабость:
Поделиться на Pinterest Человек с болезнью Аддисона может испытывать хроническую усталость или потерю аппетита.
Это происходит, когда надпочечники человека не вырабатывают достаточного количества гормонов кортизола и альдостерона.
Помимо мышечной слабости, другие общие симптомы болезни Аддисона включают:
- хроническая усталость
- потеря веса
- потеря аппетита
- боль в животе
Анемия возникает при низком уровне гемоглобина человека, часто из-за дефицит железа.Другие симптомы анемии включают:
- головокружение
- одышку
- головные боли
- холодные руки и ноги
- нерегулярное сердцебиение
Этот диагноз относится к необъяснимой усталости или утомляемости, которую врач не может связать с состоянием здоровья . Другое ее название — миалгический энцефаломиелит.
Люди с синдромом хронической усталости испытывают сильную усталость и проблемы со сном. Другие симптомы включают мышечную слабость, боль, головокружение и проблемы с концентрацией внимания.
Электролиты помогают обеспечить правильную работу мышц, нервов, сердца и мозга. Изменение уровня электролитов, таких как кальций, калий, натрий и магний, может вызвать мышечную слабость.
Примеры нарушений электролитного баланса включают гипокалиемию или гиперкалиемический периодический паралич.
Факторы риска электролитного дисбаланса включают:
Диабет возникает, когда организм не вырабатывает достаточно инсулина или не использует инсулин надлежащим образом.Это может вызвать повреждение нервов, что может привести к мышечной слабости.
Диабет также может вызывать множество других симптомов, связанных с мышечной слабостью, в том числе:
- слабость
- нарушение подвижности
- усталость
Фибромиалгия — это хроническое заболевание, которое вызывает мышечную боль и слабость в дополнение к другим симптомам, например:
- постоянная усталость
- нарушенная память
- изменения настроения
Гипотиреоз или недостаточная активность щитовидной железы могут вызвать мышечную слабость и судороги.Эти симптомы могут усиливаться при упражнениях и физической активности.
Другие симптомы включают:
- прибавка в весе
- чувство холода
- сухость кожи и волос
- усталость
- нерегулярные или обильные менструальные периоды
- медленное сердцебиение
- боли в суставах и мышцах
- депрессия или расстройства настроения
- Проблемы с фертильностью
Врач часто может диагностировать это и другие заболевания щитовидной железы с помощью анализа крови.
Проблемы с функцией почек могут вызывать накопление в мышцах продуктов метаболизма, таких как креатинин. Это может привести к подергиванию мышц и слабости.
Расстройства сна, такие как нарколепсия и бессонница, могут вызывать мышечную слабость и утомляемость в дневное время.
Человек, которому необходимо оставаться в постели по состоянию здоровья, также может испытывать мышечную слабость. Это происходит из-за того, что мышцы не используются так регулярно, как обычно. У человека также может быть риск проблем со сном.
Некоторые инфекционные заболевания могут вызывать мышечную слабость. К ним относятся:
- Грипп: Вирус гриппа (гриппа) может вызывать временную мышечную слабость, а также повышенную температуру, боль в горле, кашель и усталость.
- Болезнь Лайма: Это воспалительное заболевание возникает после укуса инфицированного клеща. Симптомы могут быть острыми или хроническими и включать жар, сыпь, ригидность шеи, онемение, мышечную слабость и утомляемость.
- Вирус Эпштейна-Барра: Вирус Эпштейна-Барра может вызывать мышечную слабость, а также необъяснимую усталость, кожную сыпь, головные боли и потерю аппетита.
- Сифилис: Эта инфекция, передающаяся половым путем, может вызывать мышечную слабость, а также головные боли, усталость, боль в горле и потерю веса.
- Токсоплазмоз: Токсоплазмоз — это паразитарная инфекция, вызывающая головные боли, усталость, субфебрильную температуру и судороги.
- Менингит: Менингит — серьезная инфекция, вызывающая воспаление головного и спинного мозга. Помимо мышечной слабости, симптомы могут включать жар, ригидность шеи, тошноту, рвоту и повышенную чувствительность к свету.
- ВИЧ: ВИЧ может вызывать прогрессирующую мышечную слабость у некоторых людей, особенно у тех, кто не получает лечения.
- Полиомиелит: Полиомиозит может вызвать мышечную слабость и чувствительность. Кроме того, у человека, переболевшего полиомиелитом, может возникнуть постполиомиелитный синдром, который приводит к мышечной слабости.
- Бешенство: Бешенство возникает в результате контакта со слюной инфицированного животного. Симптомы могут включать усталость, головные боли, возбуждение, спутанность сознания и судороги, а также мышечную слабость и спазмы.
Некоторые состояния, влияющие на нервную систему, могут вызывать мышечную слабость. Эти состояния часто носят хронический характер и влияют на то, как нервы человека передают сигналы мышцам.
Примеры неврологических состояний, которые могут вызвать мышечную слабость, включают:
- Шейный спондилез: Возрастные изменения амортизирующих спинных дисков шеи могут вызвать шейный спондилез. Это оказывает дополнительное давление на нервы, что приводит к мышечной слабости.
- Синдром Гийена-Барре: Это редкое неврологическое заболевание может вызывать слабость мышц от легкой до тяжелой.
- Ботулизм: Это редкое заболевание возникает из-за воздействия ботулотоксина. Это также вызывает прогрессирующую мышечную слабость.
- Миастенический синдром Ламберта-Итона: Это аутоиммунное заболевание возникает, когда иммунная система человека мешает взаимодействию нервов и мышц, что приводит к мышечной слабости.
- Рассеянный склероз: Рассеянный склероз — это аутоиммунное заболевание, которое возникает, когда иммунная система атакует и повреждает нервы.
- Myasthenia gravis: Это аутоиммунное заболевание заставляет иммунную систему атаковать мышцы человека, что может влиять на движение, а также на дыхание.
- Боковой амиотрофический склероз: Известный как БАС, он может вызывать прогрессирующую мышечную слабость.
- Травмы спинного мозга: Травмы спинного мозга могут нарушить связь нервов с мышцами. Эффекты могут зависеть от точного места травмы.
Неврологические состояния часто прогрессируют, что означает, что они со временем ухудшаются.
Некоторые из этих состояний также проходят стадии ремиссии, когда симптомы уменьшаются или даже исчезают, прежде чем снова обостриться.
Некоторые люди испытывают мышечную слабость в результате приема лекарств.
Любой, у кого мышечная слабость является побочным эффектом, должен поговорить с врачом, прежде чем прекратить прием лекарств.
Примеры лекарств, которые могут вызвать мышечную слабость, включают:
- амиодарон (кордарон)
- антитиреоидные препараты, такие как метимазол (тапазол) или пропилтиоурацил
- антиретровирусные препараты, такие как ламивудин (эпивир) или зировидовудин (
- циметидин (тагамет)
- кортикостероиды
- производные фибриновой кислоты, такие как гемфиброзил (лопид)
- интерферон
- ацетат лейпролида (люпрон)
- нестероидные противовоспалительные препараты (НПВП) или напроид16, такие как ибупрофен16
- пенициллин
- статины
- сульфаниламидные антибиотики
) химиотерапевтические препараты
Некоторые запрещенные наркотики, такие как кокаин, также могут вызывать мышечную слабость.
Поделиться на Pinterest Редкие причины мышечной слабости включают дерматомиозит, полимиозит и ревматоидный артрит.
Если мышечная слабость человека не является следствием какой-либо из вышеперечисленных проблем или если у него есть особые факторы риска, врач может рассмотреть редкие причины при постановке диагноза.
Редкие причины мышечной слабости включают:
- Дерматомиозит: Это воспалительное мышечное заболевание, которое может вызывать жесткость, болезненность и ослабление мышц.
- Полимиозит: Обычно это вызывает слабость в мышцах, расположенных рядом с туловищем, например в мышцах бедра, бедра, шеи и плеча.
- Ревматоидный артрит: Это хроническое воспалительное аутоиммунное заболевание, поражающее слизистую оболочку суставов. Обычно поражаются руки и ноги.
- Саркоидоз: Это воспалительное заболевание обычно поражает легкие и лимфатические узлы, вызывая раздражение тканей.
- Вторичный гиперпаратиреоз: Это состояние часто поражает нижние конечности и вызывает боль в костях и суставах.
- Мышечная дистрофия Беккера: Это генетическое заболевание обычно поражает мужчин и молодых людей и приводит к быстрой прогрессирующей мышечной слабости.
- Системная красная волчанка: Это состояние, также известное как волчанка, может поражать различные области тела, включая суставы, мозг, сердце и легкие. Мышечная слабость — частый симптом обострения волчанки.
Эти состояния не обязательно редки в популяции, но мышечная слабость не всегда входит в число их общих симптомов.
Множественные проблемы со здоровьем могут вызывать мышечную слабость, включая неврологические состояния, инфекции и хронические заболевания.
Чтобы диагностировать основную причину, врач обсудит симптомы человека, историю болезни и то, что ухудшает или улучшает симптомы.
Если человек внезапно почувствовал сильную мышечную слабость, ему следует немедленно обратиться за медицинской помощью.
Мышечная слабость: 12 и более причин
Мышечная слабость — это недостаток силы в мышцах. Они могут не сжиматься или двигаться так легко, как раньше.
Некоторые хронические заболевания могут вызывать более быстрый износ мышц или вызывать у человека чувство усталости.В других случаях из-за инфекции мышцы могут расслабиться.
Если у человека внезапно и серьезно началась мышечная слабость, ему следует поговорить с врачом.
Примеры состояний, вызывающих мышечную слабость:
Поделиться на Pinterest Человек с болезнью Аддисона может испытывать хроническую усталость или потерю аппетита.
Это происходит, когда надпочечники человека не вырабатывают достаточного количества гормонов кортизола и альдостерона.
Помимо мышечной слабости, другие общие симптомы болезни Аддисона включают:
- хроническая усталость
- потеря веса
- потеря аппетита
- боль в животе
Анемия возникает при низком уровне гемоглобина человека, часто из-за дефицит железа.Другие симптомы анемии включают:
- головокружение
- одышку
- головные боли
- холодные руки и ноги
- нерегулярное сердцебиение
Этот диагноз относится к необъяснимой усталости или утомляемости, которую врач не может связать с состоянием здоровья . Другое ее название — миалгический энцефаломиелит.
Люди с синдромом хронической усталости испытывают сильную усталость и проблемы со сном. Другие симптомы включают мышечную слабость, боль, головокружение и проблемы с концентрацией внимания.
Электролиты помогают обеспечить правильную работу мышц, нервов, сердца и мозга. Изменение уровня электролитов, таких как кальций, калий, натрий и магний, может вызвать мышечную слабость.
Примеры нарушений электролитного баланса включают гипокалиемию или гиперкалиемический периодический паралич.
Факторы риска электролитного дисбаланса включают:
Диабет возникает, когда организм не вырабатывает достаточно инсулина или не использует инсулин надлежащим образом.Это может вызвать повреждение нервов, что может привести к мышечной слабости.
Диабет также может вызывать множество других симптомов, связанных с мышечной слабостью, в том числе:
- слабость
- нарушение подвижности
- усталость
Фибромиалгия — это хроническое заболевание, которое вызывает мышечную боль и слабость в дополнение к другим симптомам, например:
- постоянная усталость
- нарушенная память
- изменения настроения
Гипотиреоз или недостаточная активность щитовидной железы могут вызвать мышечную слабость и судороги.Эти симптомы могут усиливаться при упражнениях и физической активности.
Другие симптомы включают:
- прибавка в весе
- чувство холода
- сухость кожи и волос
- усталость
- нерегулярные или обильные менструальные периоды
- медленное сердцебиение
- боли в суставах и мышцах
- депрессия или расстройства настроения
- Проблемы с фертильностью
Врач часто может диагностировать это и другие заболевания щитовидной железы с помощью анализа крови.
Проблемы с функцией почек могут вызывать накопление в мышцах продуктов метаболизма, таких как креатинин. Это может привести к подергиванию мышц и слабости.
Расстройства сна, такие как нарколепсия и бессонница, могут вызывать мышечную слабость и утомляемость в дневное время.
Человек, которому необходимо оставаться в постели по состоянию здоровья, также может испытывать мышечную слабость. Это происходит из-за того, что мышцы не используются так регулярно, как обычно. У человека также может быть риск проблем со сном.
Некоторые инфекционные заболевания могут вызывать мышечную слабость. К ним относятся:
- Грипп: Вирус гриппа (гриппа) может вызывать временную мышечную слабость, а также повышенную температуру, боль в горле, кашель и усталость.
- Болезнь Лайма: Это воспалительное заболевание возникает после укуса инфицированного клеща. Симптомы могут быть острыми или хроническими и включать жар, сыпь, ригидность шеи, онемение, мышечную слабость и утомляемость.
- Вирус Эпштейна-Барра: Вирус Эпштейна-Барра может вызывать мышечную слабость, а также необъяснимую усталость, кожную сыпь, головные боли и потерю аппетита.
- Сифилис: Эта инфекция, передающаяся половым путем, может вызывать мышечную слабость, а также головные боли, усталость, боль в горле и потерю веса.
- Токсоплазмоз: Токсоплазмоз — это паразитарная инфекция, вызывающая головные боли, усталость, субфебрильную температуру и судороги.
- Менингит: Менингит — серьезная инфекция, вызывающая воспаление головного и спинного мозга. Помимо мышечной слабости, симптомы могут включать жар, ригидность шеи, тошноту, рвоту и повышенную чувствительность к свету.
- ВИЧ: ВИЧ может вызывать прогрессирующую мышечную слабость у некоторых людей, особенно у тех, кто не получает лечения.
- Полиомиелит: Полиомиозит может вызвать мышечную слабость и чувствительность. Кроме того, у человека, переболевшего полиомиелитом, может возникнуть постполиомиелитный синдром, который приводит к мышечной слабости.
- Бешенство: Бешенство возникает в результате контакта со слюной инфицированного животного. Симптомы могут включать усталость, головные боли, возбуждение, спутанность сознания и судороги, а также мышечную слабость и спазмы.
Некоторые состояния, влияющие на нервную систему, могут вызывать мышечную слабость. Эти состояния часто носят хронический характер и влияют на то, как нервы человека передают сигналы мышцам.
Примеры неврологических состояний, которые могут вызвать мышечную слабость, включают:
- Шейный спондилез: Возрастные изменения амортизирующих спинных дисков шеи могут вызвать шейный спондилез. Это оказывает дополнительное давление на нервы, что приводит к мышечной слабости.
- Синдром Гийена-Барре: Это редкое неврологическое заболевание может вызывать слабость мышц от легкой до тяжелой.
- Ботулизм: Это редкое заболевание возникает из-за воздействия ботулотоксина. Это также вызывает прогрессирующую мышечную слабость.
- Миастенический синдром Ламберта-Итона: Это аутоиммунное заболевание возникает, когда иммунная система человека мешает взаимодействию нервов и мышц, что приводит к мышечной слабости.
- Рассеянный склероз: Рассеянный склероз — это аутоиммунное заболевание, которое возникает, когда иммунная система атакует и повреждает нервы.
- Myasthenia gravis: Это аутоиммунное заболевание заставляет иммунную систему атаковать мышцы человека, что может влиять на движение, а также на дыхание.
- Боковой амиотрофический склероз: Известный как БАС, он может вызывать прогрессирующую мышечную слабость.
- Травмы спинного мозга: Травмы спинного мозга могут нарушить связь нервов с мышцами. Эффекты могут зависеть от точного места травмы.
Неврологические состояния часто прогрессируют, что означает, что они со временем ухудшаются.
Некоторые из этих состояний также проходят стадии ремиссии, когда симптомы уменьшаются или даже исчезают, прежде чем снова обостриться.
Некоторые люди испытывают мышечную слабость в результате приема лекарств.
Любой, у кого мышечная слабость является побочным эффектом, должен поговорить с врачом, прежде чем прекратить прием лекарств.
Примеры лекарств, которые могут вызвать мышечную слабость, включают:
- амиодарон (кордарон)
- антитиреоидные препараты, такие как метимазол (тапазол) или пропилтиоурацил
- антиретровирусные препараты, такие как ламивудин (эпивир) или зировидовудин (
- циметидин (тагамет)
- кортикостероиды
- производные фибриновой кислоты, такие как гемфиброзил (лопид)
- интерферон
- ацетат лейпролида (люпрон)
- нестероидные противовоспалительные препараты (НПВП) или напроид16, такие как ибупрофен16
- пенициллин
- статины
- сульфаниламидные антибиотики
) химиотерапевтические препараты
Некоторые запрещенные наркотики, такие как кокаин, также могут вызывать мышечную слабость.
Поделиться на Pinterest Редкие причины мышечной слабости включают дерматомиозит, полимиозит и ревматоидный артрит.
Если мышечная слабость человека не является следствием какой-либо из вышеперечисленных проблем или если у него есть особые факторы риска, врач может рассмотреть редкие причины при постановке диагноза.
Редкие причины мышечной слабости включают:
- Дерматомиозит: Это воспалительное мышечное заболевание, которое может вызывать жесткость, болезненность и ослабление мышц.
- Полимиозит: Обычно это вызывает слабость в мышцах, расположенных рядом с туловищем, например в мышцах бедра, бедра, шеи и плеча.
- Ревматоидный артрит: Это хроническое воспалительное аутоиммунное заболевание, поражающее слизистую оболочку суставов. Обычно поражаются руки и ноги.
- Саркоидоз: Это воспалительное заболевание обычно поражает легкие и лимфатические узлы, вызывая раздражение тканей.
- Вторичный гиперпаратиреоз: Это состояние часто поражает нижние конечности и вызывает боль в костях и суставах.
- Мышечная дистрофия Беккера: Это генетическое заболевание обычно поражает мужчин и молодых людей и приводит к быстрой прогрессирующей мышечной слабости.
- Системная красная волчанка: Это состояние, также известное как волчанка, может поражать различные области тела, включая суставы, мозг, сердце и легкие. Мышечная слабость — частый симптом обострения волчанки.
Эти состояния не обязательно редки в популяции, но мышечная слабость не всегда входит в число их общих симптомов.
Множественные проблемы со здоровьем могут вызывать мышечную слабость, включая неврологические состояния, инфекции и хронические заболевания.
Чтобы диагностировать основную причину, врач обсудит симптомы человека, историю болезни и то, что ухудшает или улучшает симптомы.
Если человек внезапно почувствовал сильную мышечную слабость, ему следует немедленно обратиться за медицинской помощью.
Слабость и утомляемость мышц | Причины и лечение
Мышечная слабость — распространенная жалоба, но слово «слабость» имеет широкий диапазон значений, включая усталость, снижение мощности и вообще неспособность работать. Существует еще более широкий спектр возможных причин.
Что такое мышечная слабость?
Термин «мышечная слабость» можно использовать для описания нескольких разных вещей.
Первичная или истинная мышечная слабость
Это проявляется как неспособность выполнить то, что вы хотите сделать с мышцей, даже при первой попытке. Снижается сила, которую может проявлять мышца, как бы вы ни старались. Мышца не работает должным образом — она стала ненормальной.
Когда возникает такая слабость, мышцы часто становятся более гибкими, чем обычно, и уменьшаются в объеме.Это может произойти, например, после инсульта. Это также наблюдается при состоянии, называемом мышечной дистрофией (подробнее обсуждается ниже). Оба эти состояния приводят к ослаблению мышц, которые не могут переносить обычную нагрузку. Это настоящее изменение мышечной силы.
Мышечная усталость
Иногда это называют астенией. Это чувство усталости или истощения, которое вы испытываете при работе с мышцами. Мышца на самом деле не слабее, она все еще может выполнять свою работу, но вам нужно приложить больше усилий, чтобы управлять ею.Этот тип слабости часто наблюдается у людей с синдромом хронической усталости, нарушениями сна, депрессией и хроническими заболеваниями сердца, легких и почек. Это может быть связано с уменьшением скорости, с которой мышца может получать энергию.
Мышечная «утомляемость»
Некоторая мышечная усталость — это, в основном, мышечная «утомляемость» — мышца начинает нормально, но утомляется очень быстро, и для ее восстановления требуется больше времени, чем обычно. Это часто сопровождается мышечной усталостью, но особенно заметно при некоторых необычных состояниях, таких как миастения и миотоническая дистрофия.
Разница между этими тремя типами мышечной слабости часто нечеткая, и у вас может быть несколько из них. Вы также можете переходить от одного к другому. Однако определение основной проблемы может помочь врачам выяснить, что ее вызывает. Это связано с тем, что некоторые состояния вызывают скорее один тип слабости, чем другой.
Каковы причины мышечной слабости?
Мышечная слабость обычно возникает из-за недостатка физических упражнений, старения, мышечной травмы или беременности.Это также может произойти при длительных состояниях, таких как диабет или болезни сердца. Есть много других возможных причин, включая инсульт, рассеянный склероз, депрессию, фибромиалгию и синдром хронической усталости (ME).
Недостаток использования
Недостаток мышечной формы (ухудшение состояния) — одна из наиболее частых причин мышечной слабости. Это может произойти в результате малоподвижного (малоподвижного) образа жизни. Если мышцы не используются, волокна в мышцах частично заменяются жиром.В конечном итоге произойдет мышечное истощение: мышцы станут менее коренастыми и более гибкими. Каждое волокно такое же прочное, но их не так много, и они не так эффективно сокращаются. Когда вы их почувствуете, они могут быть гибкими и немного уменьшенными в объеме. Это приводит к легкому утомлению, когда вы пытаетесь делать то, что было бы легче, если бы мышцы были в хорошей форме. Это состояние обратимо при разумных и регулярных режимах физических упражнений. С возрастом ситуация ухудшается и становится более заметной.
Мышечная сила максимальна, а время восстановления самое короткое у людей от 20 до 30 лет.Вот почему большинство великих спортсменов относятся к этому возрасту. Однако наращивать мышцы с помощью регулярных упражнений можно в любом возрасте. Многие успешные бегуны на длинные дистанции старше 40 лет. Мышечная толерантность к длительной активности, такой как марафонский бег, остается высокой дольше, чем к мощным коротким периодам, например, спринту.
Всегда оставаться в форме, независимо от вашего возраста. Однако восстановление после травм мышц и сухожилий также замедляется с возрастом. В каком бы возрасте вы ни решили улучшить свою физическую форму, разумный режим тренировок необходим.Вам нужен совет тренеров или физиотерапевтов, чтобы предотвратить травмы мышц, которые, по крайней мере, поначалу, могут работать не так хорошо, как вы надеетесь.
Старение
С возрастом наши мышцы, как правило, теряют силу и объем, становятся слабее. Хотя большинство людей воспринимают это как естественное следствие возраста — особенно преклонного возраста, — разочаровывает то, что вы не можете делать то, что вы могли бы делать в молодости. Тем не менее, упражнения по-прежнему полезны, и все еще можно увеличить мышечную силу и силу с помощью осторожного и безопасного режима упражнений.С возрастом время восстановления после травм намного больше, часто нарушается равновесие, а более тонкие кости легко ломаются. Так что наблюдение дельное, особенно на первых порах.
Инфекции
Инфекции и болезни являются одними из наиболее частых причин временной мышечной усталости. Обычно это происходит из-за воспаления мышц. Несмотря на то, что выздоровление является обычным, при сильном воспалении (например, сильном приступе гриппа) слабость может длиться довольно долго. Иногда это может вызвать синдром хронической усталости (СХУ).Спусковым механизмом может быть любое заболевание с генерализованной температурой и воспалением мышц. Однако некоторые болезни особенно подвержены этому. К ним относятся грипп (грипп), железистая лихорадка (вирус Эпштейна-Барра), ВИЧ, болезнь Лайма и гепатит С. Другими менее распространенными причинами, по крайней мере в Великобритании, являются туберкулез (ТБ), малярия, сифилис, полиомиелит и лихорадка денге.
Беременность
Во время и сразу после беременности высокий уровень стероидов в крови, а также тенденция к недостатку железа (анемия) могут вызвать чувство мышечной усталости.Это нормально во время беременности, и хотя некоторые упражнения все еще целесообразны, во время беременности вам нужно быть особенно осторожными при выполнении упражнений. Помните, что вы несете груз спереди. Это может привести к боли в пояснице, если вы не адаптируете свои действия к измененной осанке.
Стойкие (хронические) болезни
Многие хронические заболевания обычно вызывают мышечную слабость. В некоторых случаях это происходит из-за снижения притока крови и питательных веществ к мышцам:
Заболевание периферических артерий : это вызвано сужением артерий, обычно из-за накопления холестерина.Это связано с курением и диетой. Кровоснабжение мышц замедляется, и это становится особенно заметно при выполнении упражнений, поскольку они не могут удовлетворить потребности. Боль часто более заметна, чем слабость, но и то и другое может быть проблемой.
Диабет : это может вызвать слабость и потерю физической формы. Повышенный уровень сахара в крови (а иногда и изменение уровня соли) также ставит мышцы в невыгодное положение, и они не работают так хорошо. Кроме того, по мере прогрессирования диабета прекращается кровоснабжение мелких нервов.Когда нерв, обслуживающий мышечное волокно, умирает, мышечное волокно также перестает работать. Наконец, люди с диабетом также имеют повышенную тенденцию к сужению артерий (см. «Заболевания периферических артерий» выше).
Болезни сердца — особенно сердечная недостаточность : это может вызвать легкое утомление мышц из-за снижения кровоснабжения в периоды высокой потребности. Это связано с тем, что сердце не может справиться с повышенными требованиями тренируемых мышц, поскольку оно не может перекачивать кровь так эффективно, как должно.
Хроническая болезнь легких : заболевания легких, такие как хроническая обструктивная болезнь легких (ХОБЛ), вызывают снижение способности организма усваивать кислород. Мышцам требуется быстрое поступление кислорода из крови, особенно во время тренировок. Снижение потребления кислорода приводит к легкой утомляемости. Со временем хроническое заболевание легких может привести к истощению мышц, хотя в основном это наблюдается в запущенных случаях, когда уровень кислорода в крови начинает падать.
Хроническая болезнь почек : это влияет на окружающую среду всего тела, как из-за дисбаланса солей в организме, так и из-за возможного воздействия на уровни кальция и витамина D.Заболевание почек также вызывает накопление ядовитых веществ (токсинов) в крови, потому что плохо функционирующие почки перерабатывают эти токсины медленнее. Это может привести как к истинной мышечной слабости, так и к мышечной усталости.
Анемия : это нехватка эритроцитов. У него много причин, включая обильные месячные, неправильное питание, кровопотерю, беременность, генетические заболевания, инфекции и рак. Это снижает способность крови переносить кислород к мышцам, поэтому они легче устают.Анемия часто «ползет» довольно медленно, так что значительная мышечная усталость и одышка развиваются до того, как заболевание будет диагностировано.
Состояния, влияющие на «влечение» мозга к мышцам
Тревога : общая усталость может быть вызвана тревогой. Это связано с повышенной активностью адреналиновой (адреналиновой) системы организма.
Депрессия : общая усталость и чувство общей усталости также могут быть вызваны депрессией.
Примечание : тревога и депрессия — это состояния, которые, как правило, вызывают чувство усталости и «утомляемости», а не истинную слабость.
Хроническая боль : общее влияние на уровни энергии может быть результатом хронической боли. Как и тревога, он стимулирует выработку в организме химических веществ (гормонов), которые реагируют на боль и травмы. Эти химические вещества вызывают чувство усталости или утомления. Хроническая боль может привести к истинной слабости, поскольку мышцы могут не использоваться из-за боли и дискомфорта.
Повреждение мышц в результате травмы
Есть много способов прямого повреждения мышц.Наиболее очевидными из них являются травмы или травмы, такие как спортивные травмы, тяги и растяжения. При любой мышечной травме внутри мышцы возникает кровотечение из поврежденных мышечных волокон, за которым следует отек и воспаление. Это делает мышцу менее сильной и болезненной в использовании. Локальная боль является основным симптомом, но также возникает слабость.
Лекарства
Многие лекарства могут вызывать мышечную слабость и повреждение мышц в качестве побочного эффекта или аллергической реакции. Обычно это начинается с усталости или утомления.Если не прекратить прием лекарств, он может перейти в необратимые изменения.
Обычные лекарства, которые иногда могут делать это, включают статины (используемые для снижения уровня холестерина), некоторые антибиотики (включая ципрофлоксацин и пенициллин) и противовоспалительные обезболивающие (такие как напроксен и диклофенак).
Длительное употребление прописанных пероральных стероидов также вызывает мышечную слабость и истощение. Это ожидаемый побочный эффект, который может возникнуть у любого, кто принимает длительное лечение.Это одна из причин, по которой врачи стараются по возможности избегать длительного приема стероидов.
Менее широко используемые лекарства, которые могут вызвать мышечную слабость и повреждение мышц, включают:
Другие вещества
Продолжительное употребление алкоголя может вызвать слабость мышц плеч и бедер.
Курение может косвенно ослабить мышцы. Курение вызывает сужение артерий, что приводит к заболеванию периферических артерий.
Злоупотребление кокаином вызывает выраженную мышечную слабость, как и другие наркотики.
Расстройства сна
Проблемы, которые нарушают или замедляют сон, приводят к общему увеличению утомляемости, включая мышечную «утомляемость». Это может включать:
Необычные причины мышечной слабости
Синдром хронической усталости (СХУ)
СХУ иногда вызывается некоторыми вирусными инфекциями, такими как железистая лихорадка (вирус Эпштейна-Барра) и грипп (грипп), но это плохо изучено. Мышцы не воспаляются, но очень быстро устают. Пациенты часто чувствуют, что для мышечной активности требуются огромные усилия, что раньше им было легко.
При СХУ мышцы обычно не истощаются, и при тестировании они могут иметь нормальную силу. Это обнадеживает, поскольку означает, что шанс восстановления полностью нормального функционирования очень высок. СХУ также вызывает психологическую усталость, при этом другие занятия, такие как чтение и общение, также утомляют. Пациенты часто проявляют признаки депрессии и плохого сна.
Фибромиалгия
Это состояние напоминает CFS. Однако при фибромиалгии мышцы также становятся очень нежными на ощупь и очень быстро утомляются.Обычно они не тратятся зря и могут продемонстрировать нормальную (хотя и неудобную) силу при формальном тестировании. Люди с фибромиалгией чаще жалуются на боль, чем на усталость или слабость.
Сниженная активность щитовидной железы (гипотиреоз)
В этом состоянии нехватка гормона щитовидной железы приводит к общей усталости. При нелеченном гипотиреозе может развиться мышечная дегенерация и истощение. Это может быть серьезным и труднообратимым. Гипотиреоз — распространенное заболевание, но его обычно начинают лечить на ранней стадии, прежде чем могут возникнуть долгосрочные проблемы с мышцами.
Нарушения электролитного баланса и недостаток жидкости в организме (обезвоживание)
Проблемы с балансом солей в организме, в том числе обезвоживание из-за недостаточного количества питья, вызывают мышечную усталость. В крайних случаях это может быть очень серьезным, например, при обезвоживании во время марафона. Мышцы работают хуже при дисбалансе солей в крови.
Условия воспаления мышц
Воспалительные заболевания мышц обычно поражают пожилых людей и включают такие состояния, как ревматическая полимиалгия (мышцы плеч и бедер становятся болезненными и слабыми), полимиозит и дерматомиозит.Некоторые из этих состояний хорошо поддаются лечению стероидами (которые необходимо принимать в течение многих месяцев, прежде чем состояние исчезнет). К сожалению, как объяснялось выше, стероиды также вызывают мышечное истощение и слабость.
Состояния генерализованного воспаления тканей, такие как системная красная волчанка и ревматоидный артрит, могут вызывать мышечную слабость. В небольшом количестве случаев ревматоидного артрита мышечная слабость и усталость могут быть единственным признаком заболевания в течение значительного времени.
Рак
Рак может вызвать прямое повреждение мышц, но наличие рака в любом месте тела также может вызвать общую мышечную усталость. На запущенных стадиях болезни общая потеря веса также приводит к истинной мышечной слабости. Слабость мышц обычно не является первым признаком рака, но возникает позже.
Нервные состояния, повреждающие мышцы
Состояния, поражающие нервы, как правило, приводят к истинной мышечной слабости. Это связано с тем, что если нерв, ведущий к мышечному волокну, перестает работать, мышечное волокно также перестает работать, оно становится гибким и в конечном итоге сморщивается.
Неврологические состояния : мышечная слабость может быть вызвана цереброваскулярными заболеваниями, такими как инсульт, кровоизлияние в мозг и травма позвоночника. Опухоли в головном мозге также могут привести к мышечной слабости. Частично или полностью парализованные мышцы теряют свою нормальную силу и со временем истощаются. Некоторое восстановление возможно, но оно будет медленным и может быть неполным.
Заболевания, связанные с позвоночником : когда нервы повреждаются, когда они выходят из позвоночника (например, когда вы «скользите» диском по пояснице или шее), может возникнуть слабость.Когда диски выскальзывают, они давят на нервы, идущие ниже по телу. Слабость поражает только мышцы, обслуживаемые раздраженным или сдавленным нервом.
Другие необычные нервные заболевания :
Рассеянный склероз (MS) : это вызвано повреждением нервов в головном и спинном мозге и может вызвать внезапный паралич. Это может частично восстановиться, но не всегда.
Синдром Гийена-Барре : это поствирусное парализующее заболевание, которое вызывает слабость и потерю мышечной функции от пальцев рук и ног вверх.Это может длиться много месяцев, хотя обычно бывает полное выздоровление.
Болезнь Паркинсона : это прогрессирующее нарушение движения и настроения, в основном поражающее людей старше 60 лет. Помимо мышечной слабости, люди с болезнью Паркинсона замечают тремор и скованность. Им часто трудно начинать и останавливать движения, и они часто находятся в депрессии.
Редкие причины мышечной слабости
Генетические заболевания, поражающие мышцы
Мышечные дистрофии : это наследственные заболевания, поражающие мышцы.Это редкие заболевания, но наиболее известным и распространенным является мышечная дистрофия Дюшенна. Это происходит у детей и приводит к постепенной потере мышечной силы с раннего возраста.
Некоторые редкие мышечные дистрофии : они могут проявляться в зрелом возрасте и включают синдром Шарко-Мари-Тута и фациоскапуло-плечевые дистрофии. Они также вызывают постепенную потерю силы и функций мышц. Те, у кого есть эти условия, могут стать прикованными к инвалидной коляске.
Саркоидоз : это редкое заболевание, при котором скопления клеток (гранулемы) образуются в коже, легких и мягких тканях, включая мышцы.Состояние обычно проходит через несколько лет.
Амилоидоз : также редко, это состояние включает отложение «бесполезного» аномального белка, называемого амилоидом, по всему телу, включая мышцы и почки.
Другие редкие причины : прямое повреждение мышц может произойти при редких наследственных нарушениях обмена веществ. Примеры включают:
- Болезни накопления гликогена (при которых гликоген, углевод, проникает в мышцы, а также другие органы).
- Еще более редкие митохондриальные заболевания, которые возникают, когда энергетические системы внутри мышечных клеток не работают должным образом.
Миотоническая дистрофия : это редкое генетическое мышечное заболевание, при котором мышцы сильно утомляются. Миотонические дистрофии передаются из поколения в поколение, они, как правило, возникают раньше и усугубляются по мере перехода от поколения к поколению.
Состояния, поражающие нервы
Болезнь двигательных нейронов (БДН) : это прогрессирующее заболевание нервов, которое поражает все части тела.Большинство форм БДН начинается на внешних конечностях, руках и ногах и постепенно перемещается внутрь. Для прогрессирования состояния могут потребоваться месяцы или годы, но у людей с БДН часто быстро развивается сильная мышечная слабость и истощение.
БДН чаще всего встречается у пациентов мужского пола старше 50 лет, но было много заметных исключений из этого, включая ученого Стивена Хокинга.
Myasthenia gravis : это состояние представляет собой необычное мышечное заболевание, при котором мышцы быстро утомляются с очень длительным периодом восстановления.Это может быть настолько сильным, что пациенты не могут держать свои веки поднятыми, а речь становится невнятной.
Яды : ядовитые вещества также вызывают мышечную слабость и паралич из-за своего воздействия на нервы. Примерами являются органофосфаты (используемые в сельском хозяйстве и, к сожалению, как химическое оружие) и ботулинический токсин (используемый в Botox® как в косметических, так и в терапевтических целях). В случае органофосфатов симптомы слабости и паралича могут быть постоянными.
Болезнь Аддисона
Болезнь Аддисона — редкое состояние недостаточной активности надпочечников, приводящее к нехватке стероидов в крови и нарушениям солей крови.Обычно это происходит постепенно. У пациентов также может развиться неожиданный загар (пигментация) кожи. Потеря веса является обычным явлением, но симптомы часто расплывчаты. Мышечная усталость может быть легкой и часто является ранним признаком. Заболевание бывает очень трудно обнаружить, и для его подтверждения необходимы специальные тесты.
Другие редкие гормональные причины мышечной слабости включают акромегалию (повышенный уровень гормона роста), недостаточную активность гипофиза (гипопитуитаризм) и серьезный дефицит витамина D.
У меня мышечная слабость — что будет делать врач?
Если у вас мышечная слабость и вы обратитесь к врачу, ему сначала нужно будет узнать следующее:
- Как это началось и как долго это у вас было.
- Становится ли хуже, лучше или остается прежним.
- Если вы в остальном здоровы, худеете или недавно путешествовали за границу.
- Какие лекарства или другие препараты вы принимали и есть ли в вашей семье проблемы с мышцами.
Ваш врач должен будет осмотреть вас, чтобы определить, какие мышцы поражены и есть ли у вас истинная или предполагаемая мышечная слабость. Они проверят, чувствительны ли ваши мышцы к прикосновению (что говорит о том, что они воспалены) или необычно «утомляемы». Они могут захотеть посмотреть, как вы идете.
Затем им нужно будет проверить ваши нервы, чтобы увидеть, получают ли мышцы правильные сигналы к действию. Вашему врачу может потребоваться проверить вашу центральную нервную систему, включая ваше равновесие и координацию.Им может потребоваться выполнить анализы крови, чтобы найти отклонения от нормы гормонов, солей и клеток крови.
Если ни один из этих тестов не выявит причину, ваш врач может назначить следующее:
- Исследования нервов, чтобы убедиться, что нервы работают правильно.
- Биопсия мышцы, чтобы определить, есть ли в самих мышцах признаки воспаления или повреждения. Биопсия — это процедура, при которой берут небольшой образец для изучения под микроскопом.
- Сканирование тела, такое как КТ или МРТ, для поиска состояний в других частях тела, которые могут повлиять на силу и функцию мышц.
Характер и тяжесть слабости, сопутствующие симптомы, использование лекарств и семейный анамнез помогают врачу определить причину вашей слабости.
При медицинском осмотре врач должен объективно отметить вашу потерю силы, провести неврологическое обследование и поискать образцы слабости и других отклонений.
Резюме
Есть много возможных причин мышечной слабости. Они варьируются от обычных до редких, от серьезных до незначительных, от временных до постоянных.К счастью, большинство случаев мышечной слабости, не имеющей очевидной причины, обратимы. Слабость мышц редко бывает единственным признаком серьезного основного заболевания.
Если у вас стойкая мышечная слабость, особенно если она серьезная, локализованная, болезненная или присутствует более двух-трех недель, вам следует посетить врача.
Как только ваш врач поговорит с вами о ваших симптомах, он сможет предложить некоторые рекомендации относительно вероятной причины. Они также смогут сообщить вам, есть ли какие-либо серьезные опасения по поводу ваших симптомов, и при необходимости направят вас для дальнейшего тестирования.
Мышечная слабость — симптомы, причины, лечение
Мышечная слабость — это снижение мышечной силы, которое может быть вызвано неврологическим, мышечным или метаболическим расстройством. Неврологические расстройства, вызывающие мышечную слабость, включают боковой амиотрофический склероз (БАС, также известный как болезнь Лу Герига), синдром Гийена-Барре (аутоиммунное расстройство нерва), инсульт или даже защемление нерва.
Мышечные расстройства, такие как мышечная дистрофия и дерматомиозит, также являются частыми причинами мышечной слабости.Метаболические нарушения, которые могут привести к слабости, включают болезнь Аддисона, низкий уровень натрия или калия и гиперпаратиреоз. Проглатывание токсичных веществ, таких как инсектициды, нервно-паралитический газ или паралитическое отравление моллюсками, может вызвать повреждение мышц или нервов наряду с мышечной слабостью. Слабость мышц также может быть результатом заболеваний крови, таких как анемия и низкий уровень сахара в крови (гипогликемия).
Метаболические причины мышечной слабости
Мышечная слабость может иметь метаболические причины, в том числе:
Болезнь Аддисона (прекращение выработки гормонов надпочечниками)
Гиперпаратроидизм (сверхактивные паращитовидные железы)
Гипертиреоз (сверхактивная щитовидная железа)
Гипокалиемия (с низким содержанием калия)
Гипонатриемия (с низким содержанием натрия)
Неврологические причины мышечной слабости
Мышечная слабость может иметь неврологические причины, в том числе:
Паралич Белла (опухший или воспаленный нерв, контролирующий лицевые мышцы)
Детский церебральный паралич (группа состояний, влияющих на функции головного мозга и нервной системы)
Болезнь Шарко-Мари-Тута (наследственное заболевание, поражающее периферические нервы)
Синдром Гийена-Барре (аутоиммунное нервное расстройство)
Рассеянный склероз (заболевание, поражающее головной и спинной мозг, вызывающее слабость, нарушение координации и равновесия и другие проблемы)
Зажатие или сдавливание нерва, например локтевого нерва в руке
Ход
Мышечные заболевания Причины мышечной слабости
Мышечная слабость может быть вызвана мышечными заболеваниями, в том числе:
Боковой амиотрофический склероз (БАС, также известный как болезнь Лу Герига, тяжелое нервно-мышечное заболевание, вызывающее мышечную слабость и инвалидность)
Дерматомиозит (состояние, характеризующееся воспалением мышц и кожной сыпью)
Мышечная дистрофия (наследственное заболевание, вызывающее прогрессирующую потерю мышечной ткани и мышечную слабость)
Токсические причины мышечной слабости
Мышечная слабость может быть вызвана токсинами, в том числе:
Другие причины мышечной слабости
Мышечная слабость может иметь другие причины, в том числе:
Анемия (низкое количество эритроцитов)
Травма, связанная с перенапряжением (перенапряжение мышцы)
Полимиозит (распространенное воспаление и мышечная слабость)
Серьезные или опасные для жизни причины мышечной слабости
В некоторых случаях мышечная слабость может быть симптомом серьезного или опасного для жизни состояния, которое следует немедленно оценить в экстренных случаях.Эти условия включают:
Ботулизм (серьезное пищевое отравление, вызванное бактерией Clostridium botulinum)
Ход
Транзиторная ишемическая атака (временные симптомы инсульта, которые могут быть предупреждающим признаком надвигающегося инсульта)
Вопросы для диагностики причины мышечной слабости
Чтобы диагностировать ваше состояние, ваш врач или лицензированный практикующий врач задаст вам несколько вопросов, связанных с вашей мышечной слабостью, включая:
Как давно вы ощущаете мышечную слабость?
Где вы чувствуете мышечную слабость?
Есть ли у вас другие симптомы?
Какие лекарства вы принимаете?
Каковы возможные осложнения мышечной слабости?
Поскольку мышечная слабость может быть вызвана серьезными заболеваниями, отказ от обращения за лечением может привести к серьезным осложнениям и необратимым повреждениям.После того, как основная причина установлена, для вас важно следовать плану лечения, разработанному вами и вашим лечащим врачом специально для вас, чтобы снизить риск потенциальных осложнений, в том числе:
Потеря мобильности
Паралич
Постоянная потеря чувствительности
Постоянное повреждение нерва (из-за защемления нерва), включая паралич
Распространение инфекции
Головные боли, изменения личности, спутанность сознания, трудности с концентрацией внимания, сонливость, потеря равновесия и координации, паралич или онемение | ||
Обычно другие симптомы нарушения работы нервной системы (например, потеря чувствительности, потеря координации и проблемы со зрением)
| МРТ головного, а иногда и спинного мозга Иногда спинномозговая пункция (люмбальная пункция) | |
Внезапно возникающие симптомы:
| ||
| Покалывание, онемение и мышечная слабость, что
Обычно стягивающая полоса вокруг груди или живота Часто затрудненное мочеиспускание При серьезной травме потеря контроля над кишечником и мочевым пузырем и / или снижение сексуальной реакции, включая эректильную дисфункцию у мужчин | МРТ или КТ ‡ спинного мозга Анализы крови для определения причины |
Потеря чувствительности в верхней внутренней части бедер, ягодицах, мочевом пузыре, гениталиях и в области между ними (область седла) Обычно боли в пояснице Потеря контроля над кишечником и мочевым пузырем и / или снижение сексуальной реакции, включая эректильную дисфункцию у мужчин | МРТ или КТ ‡ спинного мозга | |
| Симптомы, которые развиваются в течение нескольких часов или дней Слабость или паралич ног, а иногда и рук, и потеря чувствительности При абсцессах или опухолях болезненность на ощупь над сдавленной областью | МРТ или КТ ‡ спинного мозга |
Компрессия спинного мозга, которая развивается медленно (хроническая), может возникнуть в результате
| Симптомы, сохраняющиеся от нескольких недель до месяцев При серьезной травме потеря контроля над кишечником и мочевым пузырем и / или снижение сексуальной реакции, включая эректильную дисфункцию у мужчин | МРТ или КТ ‡ спинного мозга |
Слабость, онемение или и то и другое в одной ноге или руке Обычно боль в спине или шее, простреливающая по ноге или руке | Обычно МРТ или КТ спинного мозга Обычно электромиография (стимуляция мышц и регистрация их электрической активности) | |
Обычно другие симптомы нарушения работы нервной системы (например, потеря чувствительности, потеря координации и проблемы со зрением)
| МРТ головного и спинного мозга | |
Заболевания, поражающие периферические нервы и головной или спинной мозг § | ||
Прогрессирующая мышечная слабость,
Неуклюжесть, непроизвольные мышечные сокращения и мышечные спазмы Слюнотечение и затруднения при разговоре и глотании По мере прогрессирования заболевания затрудненное дыхание и, в конечном итоге, смерть | Электромиография и иногда исследования нервной проводимости Часто МРТ спинного мозга для исключения заболеваний спинного мозга, которые могут вызывать аналогичные симптомы | |
Мышцы, которые легко утомляются, и прогрессирующая мышечная слабость Иногда мышечные подергивания и потеря мышечной ткани У людей, переболевших полиомиелитом | Электромиография и иногда исследования нервной проводимости | |
Слабость и часто потеря чувствительности, что
В тяжелом состоянии, затрудненное глотание и дыхание | Электромиография и исследования нервной проводимости | |
Потеря чувствительности, обычно до того, как мышцы станут слабыми | Электромиография и исследования нервной проводимости Другие тесты в зависимости от подозреваемого заболевания, например
| |
Иногда потеря рефлексов Потеря чувствительности, включая способность ощущать положение конечностей, вибрацию, боль и температуру | Электромиография и исследования нервной проводимости | |
Ботулизм (вызываемый бактериями Clostridium botulinum) | Вначале часто бывает сухость во рту, опущенные веки, проблемы со зрением (например, двоение в глазах), трудности с глотанием и речью и быстро прогрессирующая мышечная слабость, часто начинающаяся с лица и двигающаяся вниз по телу Источником зараженной пищи являются тошнота, рвота, спазмы желудка и диарея | Анализы крови или кала на токсины, вырабатываемые бактериями Иногда электромиография Иногда исследование стула на наличие бактерий |
Слабость и опущение век, двоение в глазах, трудности с речью и глотанием, слабость в руках и ногах Чрезмерная слабость пораженных мышц, что
| Использование лекарства (тест на эдрофониум) для проверки того, улучшает ли он мышечную силу после использования мышц Анализы крови на наличие определенных антител и / или электромиография | |
Слезы глаз, помутнение зрения, повышенное слюноотделение, потоотделение, кашель, рвота, частые испражнения и мочеиспускание, а также слабость мышц, которые подергиваются | Иногда анализы крови на токсин | |
Ботулинический токсин, когда слишком высокая доза используется для лечения дистонии или других мышечных спазмов | Слабость обработанных мышц, а иногда и всех мышц | |
Заболевания, поражающие мышцы (миопатии) § | ||
Нарушение функции мышц, вызванное употреблением алкоголя, кортикостероидов или других лекарственных препаратов | Слабость, которая обычно вызывает трудности при вставании или поднятии рук над головой Использование лекарственного средства, которое может вызвать повреждение мышц (например, статина) Мышечные боли и боли, вызванные употреблением алкоголя или некоторых других наркотиков | Прекращение приема любых препаратов, которые могут вызвать мышечную недостаточность Иногда электромиография Анализы крови для измерения уровней мышечных ферментов, которые проникают из поврежденных мышц в кровь |
Вирусные инфекции, вызывающие воспаление мышц | Мышечные боли и боли, усиливающиеся от движения, особенно от ходьбы Иногда жар, насморк, кашель, боль в горле и / или усталость | Иногда только осмотр врача Иногда анализы крови, определяющие степень повреждения мышц Биопсия мышцы (удаление кусочка мышечной ткани для исследования под микроскопом) |
Состояния, вызывающие общую атрофию мышц: | У людей с очевидными признаками проблемы | |
Нарушения электролитного баланса, вызванные определенными нарушениями или применением диуретиков: |
| Анализы крови для определения уровня калия и других электролитов |
(например, мышечная дистрофия Дюшенна и мышечная дистрофия конечностей) | Прогрессирующая мышечная слабость,
При некоторых типах — аномально искривленный позвоночник (сколиоз) и слабость спинных мышц, которые часто развиваются в детстве. | |

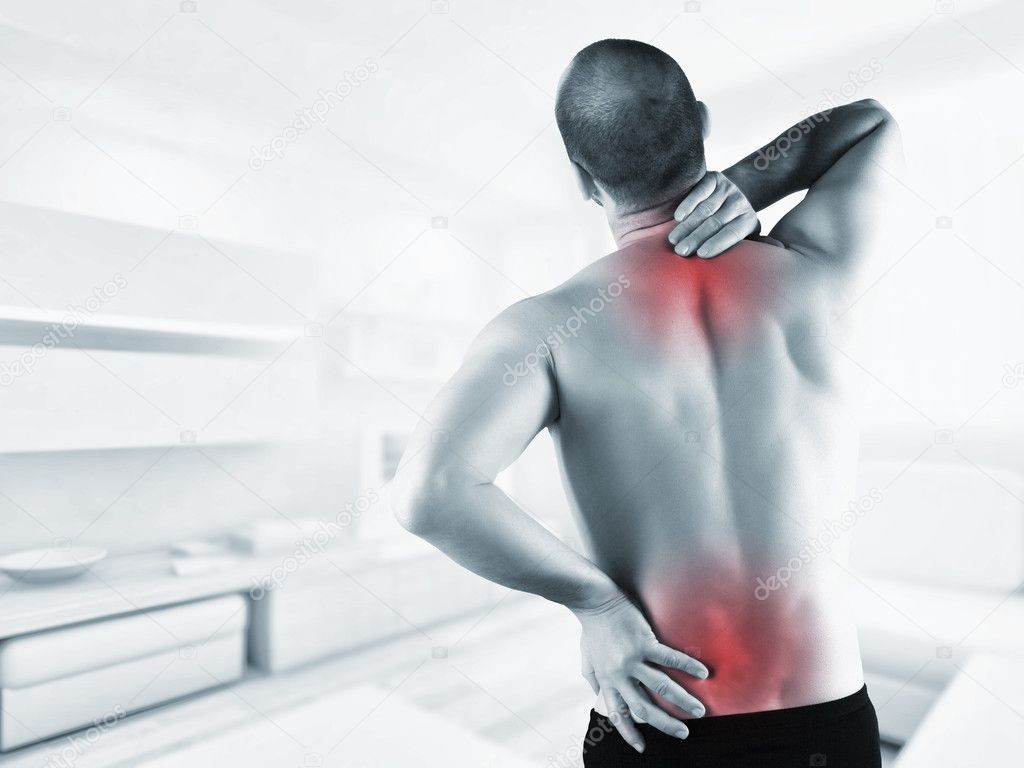
 д. Мышечные боли могут быть показателем тяжести заболевания.
д. Мышечные боли могут быть показателем тяжести заболевания.




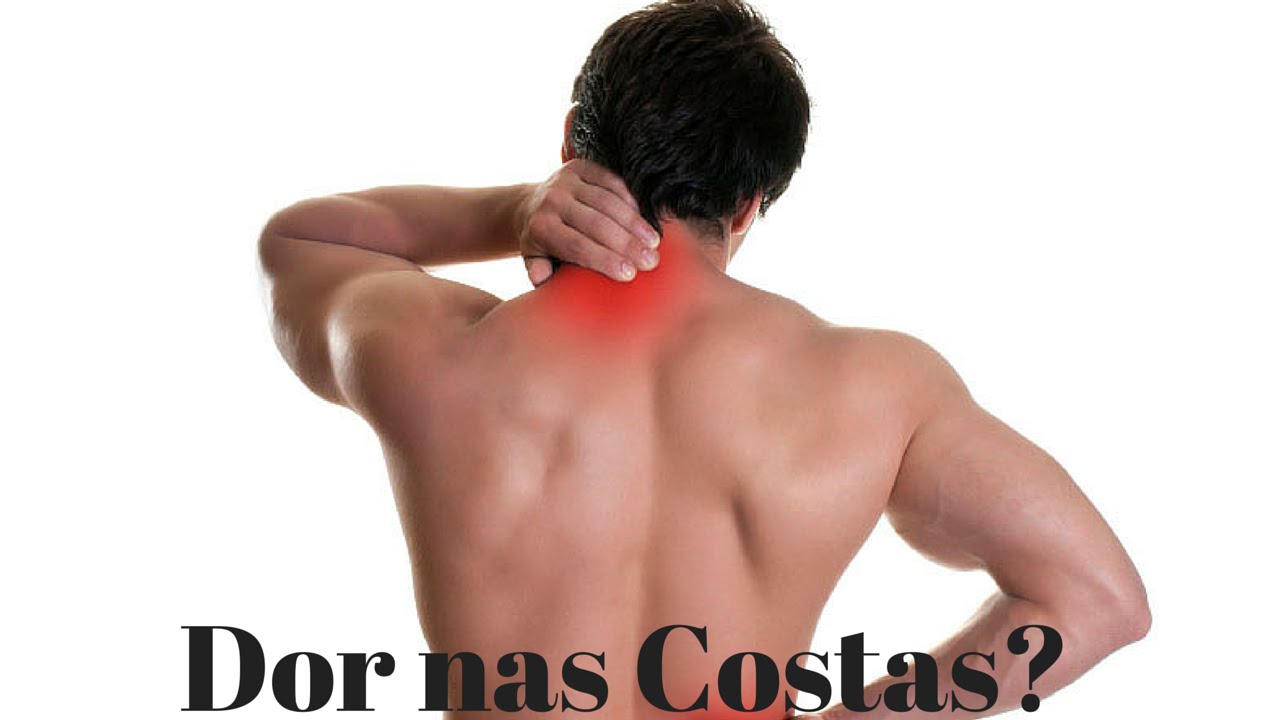
 Consilium Medicum. 2010; 9: 95-100
Consilium Medicum. 2010; 9: 95-100