Дисфагия: симптомы и лечение | Colgate®
Каждый из нас хотя бы раз в жизни замечал ощущение комка в горле и испытывал затруднения в процессе глотания. Когда это расстройство приобретает постоянный характер, оно значительно ухудшает качество жизни. Нарушение акта глотания, или дисфагия, может развиваться по целому ряду причин. Чаще всего с этой проблемой сталкиваются пожилые люди со слабым тонусом мышц ротоглотки. Существует несколько методов лечения дисфагии, выбор которых обусловлен этиологией и степенью выраженности расстройства.
Причины дисфагии
Дисфагию могут вызывать самые разные заболевания и состояния: инсульт, гастроэзофагеальная рефлюксная болезнь (ГЭРБ), опухоли и сахарный диабет. В некоторых случаях нарушение глотания появляется из-за неправильно подобранных зубных протезов или сильного разрушения зубов. Кроме того, расстройство может возникать как побочный эффект лечения, например, во время прохождения курса химиотерапии.
Фазы глотания
Выбор наиболее эффективного плана лечения дисфагии во многом зависит от причины проблемы и этапа, на котором наблюдаются трудности проглатывания. Принято выделять три фазы глотания:
- ротовая (оральная) фаза: поступление пищи в полость рта, ее пережевывание, формирование пищевого комка;
- глоточная (фарингеальная) фаза: проталкивание пищевого комка сначала в среднюю, а затем в нижнюю часть глотки, что сопровождается закрытием трахеи, препятствующим аспирации пищи в дыхательные пути;
- пищеводная (эзофарингеальная) фаза: продвижение пищевого комка из пищевода в желудок.
Методы лечения дисфагии
Лечение дисфагии зачастую основано на применении компенсаторного и реабилитационного подходов. Компенсаторные приемы кардинальным образом не решают проблему, однако они позволяют компенсировать слабость мышц, обеспечивающих акт глотания, и тем самым ослабить симптомы расстройства. Данная стратегия подразумевает изменение консистенции пищи для облегчения проглатывания и выполнение позиционных лечебных маневров (например, вращение или наклон головы), которые помогают проталкивать пищу по пищеводу.
Данная стратегия подразумевает изменение консистенции пищи для облегчения проглатывания и выполнение позиционных лечебных маневров (например, вращение или наклон головы), которые помогают проталкивать пищу по пищеводу.
Реабилитационный метод лечения направлен на изменение физиологии глотания и восстановление глотательной функции, за счет чего достигается улучшение состояния в долгосрочной перспективе. Комплекс мер может включать в себя упражнения для наращивания силы мышц головы, рта, гортани и пищевода, а также обучение техникам глотания, обеспечивающим блокировку дыхательных путей. В настоящее время в рамках реабилитационного лечения применяются различные глотательные маневры – например, «глоток над голосовой щелью», когда больной делает вдох, задерживает дыхание и после этого совершает глоток.
Терапевтическое и оперативное лечение
Реабилитационная терапия является достаточно эффективным методом лечения дисфагии. Однако в тех случаях, когда расстройство вызвано наличием хронических заболеваний, таких как ГЭРБ, или связано с особой формой и размером пищевода, может потребоваться терапевтическое лечение или даже хирургическое вмешательство. Консервативное лечение включает в себя прием антацидов или других лекарственных средств для контроля симптомов ГЭРБ. Если причиной нарушения глотания является снижение уровня слюноотделения или сгущение слюны, больному могут быть назначены специальные медицинские препараты.
Консервативное лечение включает в себя прием антацидов или других лекарственных средств для контроля симптомов ГЭРБ. Если причиной нарушения глотания является снижение уровня слюноотделения или сгущение слюны, больному могут быть назначены специальные медицинские препараты.
Если затруднение глотания вызвано слишком маленьким диаметром пищевода или слишком большой плотностью его мышечной ткани, то дефект, как правило, устраняют оперативным путем, например, посредством проведения лапароскопической кардиомиотомии. В ходе операции хирург выполняет рассечение мышц нижнего пищеводного сфинктера, чтобы обеспечить более свободное прохождение пищи из пищевода в желудок.
Уход за зубами и дисфагия
Иногда развитие дисфагии может быть связано с наличием стоматологических проблем. Отсутствие зубов, их плохое состояние или неудачно подобранные зубные протезы становятся причиной недостаточного пережевывания пищи. Несмотря на то что сама по себе гигиена полости рта не избавит вас от дисфагии, тщательный уход за зубами и деснами является важным условием для предотвращения и уменьшения выраженности проблем с глотанием. Чистка зубов фторидсодержащей пастой не реже двух раз в день поможет избежать развития кариеса, образования зубного налета и зубного камня.
Чистка зубов фторидсодержащей пастой не реже двух раз в день поможет избежать развития кариеса, образования зубного налета и зубного камня.
Нередко в лечении дисфагии принимает участие целая команда медицинских специалистов: стоматолог, логопед, терапевт и ЛОР-хирург. Совместными усилиями они вырабатывают оптимальную стратегию лечения, чтобы устранить или облегчить любые проявления нарушения функции глотания.
Дисфагия 3-4 степени – диагностика и лечение в Москве у доктора Мороз Ольги Владимировны
Глотание – крайне сложный физиологический процесс, который обеспечивает прохождение пищи по пищеводу. Нарушение этого процесса — дисфагия — приводит к «застреванию» пищи и может быть индикатором многих заболеваний. Примерно 10% пациентов обращаются к гастроэнтерологу с такой проблемой. И лишь у четверти от этого количества пациентов она обусловлена функциональным состоянием. В остальных случаях это может быть проявлением органической патологии — опухоли пищевода, либо неврологической симптоматикой — нарушением акта глотания. В каждом десятом случае, требуется хирургическое вмешательство для нормализации прохождения пищи по пищеводу.
В каждом десятом случае, требуется хирургическое вмешательство для нормализации прохождения пищи по пищеводу.
При дисфагии пища может забрасываться в дыхательные пути, что будет вызывать кашель. Такое нарушение глотания характерно для нервно-мышечных заболеваний. При локализации патологии непосредственно в пищеводе, вначале возникает затруднение прохождения твердой пищи, затем жидкой. Дисфагия является часто встречаемой патологией, например, практически у 50% пациентов с инсультом обнаруживаются признаки затруднений при глотании.
Дисфагию по причине нарушения прохождения пищи можно разделить на:
- функциональную — при неврозах, повышенной возбудимости, некоторых психических заболеваниях;
- центрального генеза — как результат поражения глотательного центра в головном мозге при инсультах в этой области, при развитии отека и вклинения продолговатого мозга, при инфекционном поражении глотательного центра;
- органическую — воспалительные процессы и язвы слизистой оболочки пищевода, химические ожоги, дивертикул (выпячивание стенки) пищевода, опухолевое поражение пищевода и кардиального отдела желудка, сдавление пищевода опухолью извне.

Также существует подразделение на степени дисфагии по прохождению пищи различной консистенции:
- I степень — затруднение при глотании вызывают только некоторые виды твердой пищи,
- II степень — твердая пища не проходит, возможно употребление мягкой, полужидкой и жидкой пищи,
- III степень — возможно употребление только жидкой пищи,
- IV степень — глотание полностью невозможно.
Патогенез развития дисфагии во многом зависит от причины, которая её вызвала. При органической патологии основным фактором является механическая непроходимость пищевода при массивном опухолевом процессе или повреждения слизистой. При дисфагии центрального генеза происходит нарушение нервно-мышечной передачи, что приводит к нарушению координации при движении пищевого комка.
При дисфагии III-IV степени пациентам чаще всего требуется установка гастростомы. Это создание искусственного соустья между желудком и внешней средой. Такое соустье позволяет обеспечить необходимое питание пациента. Заболевания, которые могут привести к дисфагии III-IV степени можно разделить на две группы:
Заболевания, которые могут привести к дисфагии III-IV степени можно разделить на две группы:
- Заболевания, при которых потребуется наложение постоянной гастростомы:
- неоперабельные опухоли пищевода и кардиального отдела желудка с распространением на пищевод,
- опухоли средостения, сдавливающие пищевод,
- рубцовые сужения пищевода не поддающиеся бужированию,
- боковой амиотрофический склероз,
- инсульт,
- миастения,
- опухоли головного мозга.
- Заболевания, при которых потребуется временное наложение гастростомы:
- ранения пищевода,
- химические ожоги пищевода на период восстановления,
- пищеводно-бронхиальные или пищеводно-трахеальные свищи,
- тяжелые травмы при невозможности самостоятельного питания,
- в качестве подготовки к операции при выраженном истощении.
Перкутанная рентгенологическая гастростомия – это современное хирургическое вмешательство, которое позволяет обеспечить пациенту достаточное и полноценное питание, путем создания искусственного соустья между передней брюшной стенкой и желудком под рентген-контролем. Это вмешательство является менее травматичным, чем традиционные методики наложения гастростомы, которые требуют выполнения больших разрезов и не всегда могут быть выполнены пациентам со слабостью дыхательной мускулатуры.
Это вмешательство является менее травматичным, чем традиционные методики наложения гастростомы, которые требуют выполнения больших разрезов и не всегда могут быть выполнены пациентам со слабостью дыхательной мускулатуры.
По данным обширного клинического исследования успешность наложения перкутанных радиологических гастростом близка к 100% (96,4%). Установка перкутанной радиологической гастростомы является безопасным и малотравматичным методом обеспечения пациента сбалансированным питанием.
Дисфагия | Nestlé Health Science
Дисфагия проявляется ощущением препятствия при глотании, независимо от ее причины — закупорки глотки или нарушения самого акта проглатывания. Дисфагия чаще встречается у грудных детей и пожилых людей, имеет разные причины развития и может поражать людей разного возраста. Дисфагия может вести к дополнительным проблемам со здоровьем, поэтому должна быть своевременно диагностирована, что позволит начать необходимое лечение.
Большинство ритмических или повторяющихся физиологических процессов воспринимаются как должное до тех пор, пока не развивается какой-либо проблемы, как в случае нарушений дыхания, жевания и глотания.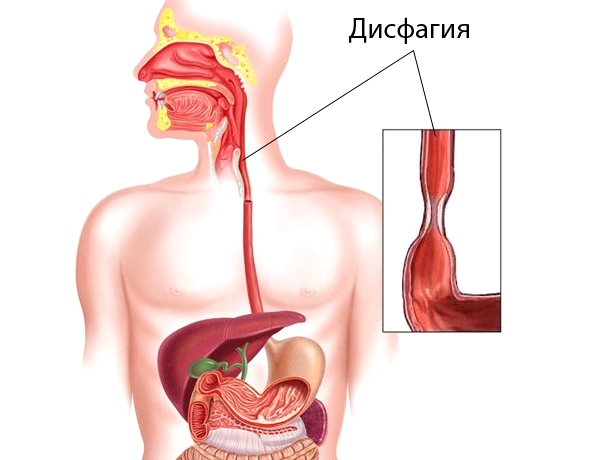 Однако нарушение одной из этих функций может оказать серьезное влияние на качество жизни пациентов. Одной из таких проблем является дисфагия, которая определяется как затрудненное глотание или ощущение препятствия при глотании. Дисфагия может быть связана с заболеванием или повреждением нервной системы, спазмом мышц пищевода или другими состояниями, которые непосредственно блокируют пищевод или вызывают его сужение. Нарушенное слюноотделение, или сухость во рту, также ухудшают течение дисфагии.
Однако нарушение одной из этих функций может оказать серьезное влияние на качество жизни пациентов. Одной из таких проблем является дисфагия, которая определяется как затрудненное глотание или ощущение препятствия при глотании. Дисфагия может быть связана с заболеванием или повреждением нервной системы, спазмом мышц пищевода или другими состояниями, которые непосредственно блокируют пищевод или вызывают его сужение. Нарушенное слюноотделение, или сухость во рту, также ухудшают течение дисфагии.
Дисфагия не только вызывает неудобство при приеме твердой и жидкой пищи, но также может провоцировать серьезные медицинские проблемы. Поскольку люди с этим состоянием зачастую не обращаются за медицинской помощью, не узнают правильного диагноза и не получают медицинского лечения, сопутствующее снижение потребления пищи и питья может привести к недостаточности питания и обезвоживанию, снижению веса, респираторным инфекциям и даже социальным проблемам, таким как избегание приемов пищи в компании.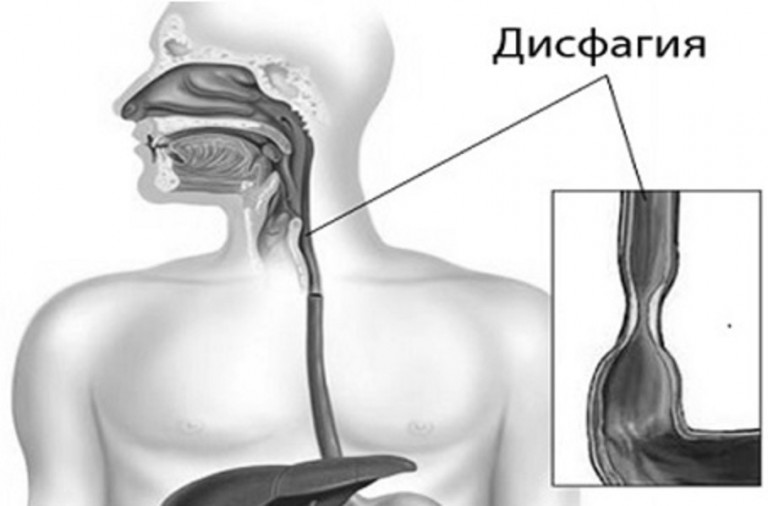 Дисфагия является распространенным состоянием, встречается примерно у 14 процентов людей старше 50 лет. Поскольку у пациентов с дисфагией высока вероятность недостаточного питания, одним из важных шагов на пути к лечению данного состояния является внесение изменений в рацион и питьевой режим Компания «Нестле Хелс Сайенс» активно занимается разработкой инновационных продуктов лечебного питания для пациентов с различными медицинскими состояниями, включая дисфагию, с целью улучшения качества жизни таких пациентов.
Дисфагия является распространенным состоянием, встречается примерно у 14 процентов людей старше 50 лет. Поскольку у пациентов с дисфагией высока вероятность недостаточного питания, одним из важных шагов на пути к лечению данного состояния является внесение изменений в рацион и питьевой режим Компания «Нестле Хелс Сайенс» активно занимается разработкой инновационных продуктов лечебного питания для пациентов с различными медицинскими состояниями, включая дисфагию, с целью улучшения качества жизни таких пациентов.
Дисфагия | Компендиум
Дисфагия — затруднение проглатывания пищи, которое клинически характеризуется неспособностью проглотить пищевой комок или наличием неприятных ощущений при прохождении пищи.
Пищевод — сложно функционирующая анатомофункциональная структура, выстланная изнутри неороговевающим плоским эпителием. Подслизистый слой богат лимфатическими сплетениями, что приводит к быстрому метастазированию рака при его возникновении в пищеводе.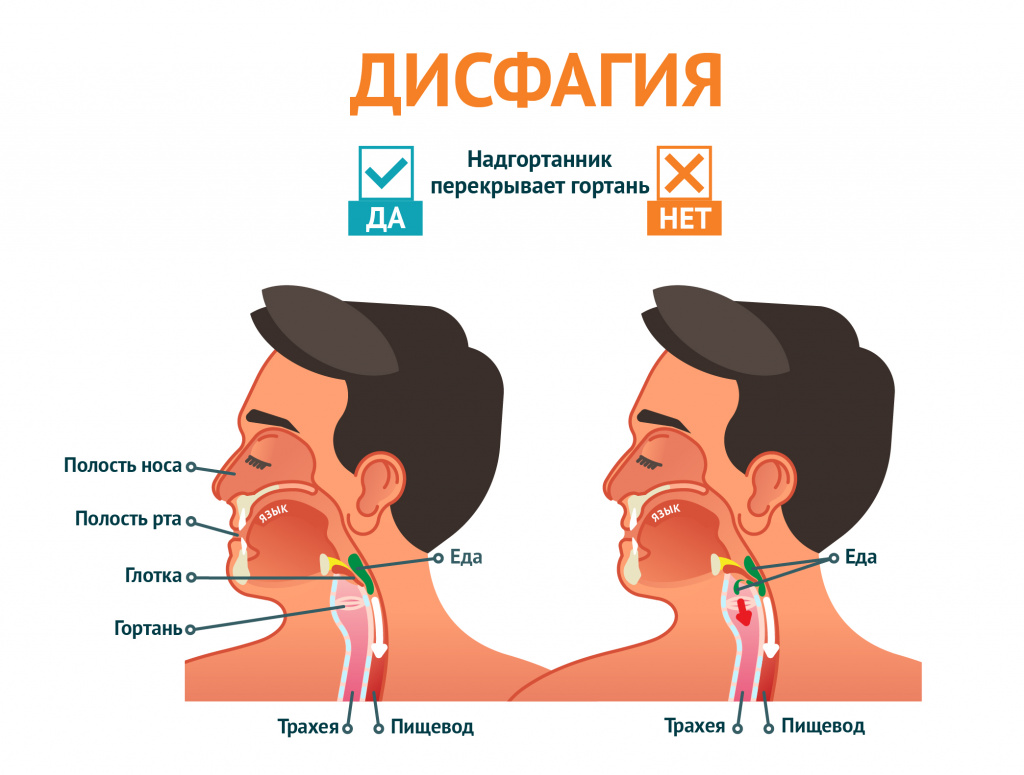 Лимфатические сплетения расположены в рыхлой соединительной ткани, которая не может быть серьезным барьером при эзофагите, в результате чего воспаление сравнительно легко распространяется на средостение. Верхняя треть мышечной стенки содержит поперечно-полосатые мышечные волокна. Дистальные отделы пищевода построены с включением гладких мышц. Начальный акт глотания происходит произвольно. Моторика глотки, верхнего сфинктера и верхней трети пищевода регулируется V, VII, IX, X, XI и XII парами черепно-мозговых нервов. Дальнейшая перистальтика пищевода осуществляется за счет интрамуральных ганглиев, реагирующих на изменение объема и давления. Блуждающий нерв ответственен только за работу верхней трети пищевода, его поперечно-полосатой мышцы. Если нерв повреждается ниже этого сегмента, то перистальтика не нарушается.
Лимфатические сплетения расположены в рыхлой соединительной ткани, которая не может быть серьезным барьером при эзофагите, в результате чего воспаление сравнительно легко распространяется на средостение. Верхняя треть мышечной стенки содержит поперечно-полосатые мышечные волокна. Дистальные отделы пищевода построены с включением гладких мышц. Начальный акт глотания происходит произвольно. Моторика глотки, верхнего сфинктера и верхней трети пищевода регулируется V, VII, IX, X, XI и XII парами черепно-мозговых нервов. Дальнейшая перистальтика пищевода осуществляется за счет интрамуральных ганглиев, реагирующих на изменение объема и давления. Блуждающий нерв ответственен только за работу верхней трети пищевода, его поперечно-полосатой мышцы. Если нерв повреждается ниже этого сегмента, то перистальтика не нарушается.
Близ впадения пищевода в желудок гладкие мышцы пищевода утолщаются с образованием так называемого нижнего пищеводного сфинктера (кольцо Шацкого).
Вся эта сложно скоординированная система необходима для беспрепятственного прохождения пищи из полости рта в желудок и предотвращения рефлюкса.
Диагноз «заболевание пищевода» необходимо прежде всего основывать на тщательном сборе и анализе всех жалоб и симптомов. Физикальные данные всегда очень скупы. Удается определить выбухание дивертикулы пищевода ключичные ЛУ при метастазах.
Очень надежно и просто клинически диагностируют нарушения двигательной активности пищевода. Просят пациента сделать глоток воды или пищи, фиксируя время от момента глотка до шума плеска в желудке (поставить фонендоскоп в эпигастральной области). В норме это время в зависимости от возраста колеблется от 5 до 10 с, но никогда не превышает 12 с.
Причинами нарушения глотания и прохождения пищи по пищеводу могут быть:
- Боль в области глоточного кольца. Возникает при глотательных движениях. Такая боль не зависит от вида пищи. Чаще обусловлена местным воспалением (ангина, локальные травмы грубой пищей или инородным телом).
- «Поперхивания» (орофарингеальная дисфагия) — затруднения прохождения пищи (особенно и первоначально исключительно твердой) в глотке, нередко ее забрасывание в носоглотку, вытекание из носа.
 Сопровождается кашлем, аспирацией. Возникает при неврологических заболеваниях (бульбарный синдром) и поражениях мышц (дерматомиозит, миастения, полиомиелит, амилоидоз).
Сопровождается кашлем, аспирацией. Возникает при неврологических заболеваниях (бульбарный синдром) и поражениях мышц (дерматомиозит, миастения, полиомиелит, амилоидоз). - Одинофагия — боль при прохождении пищи по пищеводу. Четко локализуется пациентом и может быть очень мучительной. Симптом сопровождает течение вирусных, грибковых, бактериальных, химических и других эзофагитов, ожогов слизистой оболочки, язв пищевода, травм. Одинофагия может быть как самостоятельным симптомом, так и сочетаться с дисфагией.
- Эзофагеальная дисфагия — затруднение прохождения плотной и/или жидкой пищи по пищеводу. Часто комбинируется с отрыжкой, рвотой, аспирацией. Выявляют при стриктурах, врожденных мембранах, опухолях, рубцах.
У истеричных субъектов часты жалобы на так называемый ком в горле (globus hystericus). При этом ощущение комка, инородного тела беспокоит вне всякой связи с приемом или характером пищи. Эмоции, конфликтные ситуации усугубляют субъективное ощущение. В реальности даже твердая пища проходит свободно. Общее состояние пациентов является решающим в трактовке жалоб.
В реальности даже твердая пища проходит свободно. Общее состояние пациентов является решающим в трактовке жалоб.
Эзофагеальная дисфагия проявляется непостоянными или прогрессирующими нарушениями пассажа пищи, болью, регургитацией. Последняя может привести к пневмонии, ателектазам, что иногда доминирует в клинической картине. ДД путь при дисфагиях представлен на схеме 23.1.
Эзофагеальная дисфагия может быть при мега- эзофагусе. Выявляют при синдроме Рилея — Дея (а/p, типичен для евреев-ашкенази. Обусловлен патологией цереброспинальной и вегетативной нервной систем в результате снижения активности фактора роста нервов. Ожидаемая продолжительность жизни снижена), миотонической дистрофии Куршмана — Штайнерта (последняя нередко сочетается с дилатацией желудка).
Заболевания слизистой оболочки пищевода проявляются резко развившейся одинофагией. Наряду с отеком и гиперемией слизистой оболочки возможны изъязвления. Возникает после проглатывания инородных тел, употребления раздражающих жидкостей, вяленой костистой рыбы, жирной и горячей пищи, медленно стекающей по стенкам пищевода, особенно при наличии местных национально-этнических особенностей ее приема в положении лежа, что резко повышает экспозицию повреждения.
Такой же эффект вызывает применение тетрациклина, антихолинэргических средств, особенно без достаточного приема жидкости, перед сном. У пациентов с иммуносупрессией развиваются грибковые, герпетические и другие вирусные эзофагиты.
Нейромышечные нарушения протекают в виде ахалазии и эзофагоспазмов.
Ахалазия пищевода развивается при снижении его сократимости при сохраненном тонусе кардиального сфинктера. Может развиться в любом возрасте, но чаще в 20–40 лет. В аперистальтических отделах при гистологическом исследовании выявляют полное исчезновение интрамуральных ганглиев. Известна как идиопатическая ахалазия, так и вторичная, как осложнение болезни Чагаса (трипаносомоз) и при склеродермии.
Идиопатическая ахалазия (мегаэзофагус) начинается исподволь, полная клиническая картина развивается за месяцы–годы. Основной ее признак — дисфагия при приеме как твердой, так и жидкой пищи. Присоединяются ночной кашель (регургитация), боль за грудиной, умеренное уменьшение массы тела. (Если уменьшение массы тела существенное, особенно улиц пожилого возраста, ахалазия сформировалась быстро, необходимо безотлагательно исключить рак пищеводно-желудочного перехода). Ахалазия ведет к расширению пищевода. В вертикальном положении тела пища попадает в желудок за счет собственного веса, в положении лежа рентгенологически выявляется задержка пищи в пищеводе. Пищевод выглядит растянутым, не перистальтирует, контурирование стенок контрастным веществом и наличие в просвете газа создает феномен воздушного столба.
(Если уменьшение массы тела существенное, особенно улиц пожилого возраста, ахалазия сформировалась быстро, необходимо безотлагательно исключить рак пищеводно-желудочного перехода). Ахалазия ведет к расширению пищевода. В вертикальном положении тела пища попадает в желудок за счет собственного веса, в положении лежа рентгенологически выявляется задержка пищи в пищеводе. Пищевод выглядит растянутым, не перистальтирует, контурирование стенок контрастным веществом и наличие в просвете газа создает феномен воздушного столба.
Болевые приступы при идиопатическом диффузном спазме пищевода могут возникать вне приема пищи, иногда в ночное время. Но провоцирующими факторами чаще являются твердая, очень холодная или горячая пища, стрессы, физические упражнения. Загрудинная боль напоминает стенокардию и вызывают большие сложности ДД. Причина не известна, ауэрбаховские ганглии при этом состоянии сохранены. Диагноз устанавливают рентгенокимографически. Изображение пищевода за счет псевдодивертикулов напоминает штопор или чурчхелу. Хороший терапевтический эффект оказывают нитроглицерин и антагонисты ионов кальция. В ряде случаев идиопатический диффузный спазм пищевода через несколько лет переходит в ахалазию.
Хороший терапевтический эффект оказывают нитроглицерин и антагонисты ионов кальция. В ряде случаев идиопатический диффузный спазм пищевода через несколько лет переходит в ахалазию.
Механические нарушения прохождения пищи по пищеводу развиваются прежде всего при его опухолях. Более того, каждая прогрессирующая дисфагия должна служить поводом для неотложного исключения рака пищевода. 95% всех случаев рака пищевода приходится на плоскоклеточный рак. Предрасполагающими факторами являются алкоголь, курение, синдром Пламмера — Винсона, ахалазия. Аденокарциному диагностируют редко. Для рака пищевода типичны избыточная саливация, жалобы на затруднение прохождения твердой пищи с четко ощущаемым уровнем препятствия, ощущение сдавления, стеснения за грудиной. Значительно позднее присоединяются синдром Горнера (в результате раздражения симпатического ствола), афония и осиплость голоса (поражение возвратного нерва), затруднение дыхания (сдавление трахеи). Наиболее информативным методом является эзофагоскопия. Рентгенологические признаки (ригидность стенки пищевода, дефект заполнения, язвенная ниша) выявляют позднее. Из доброкачественных опухолей пищевода чаще развивается лейомиома. Симптомы при этом новообразовании нарастают медленнее, общее состояние пациента не ухудшается, при эндоскопии видно выбухание слизистой оболочки без ее изъязвления. Рентгенологически регистрируют четко очерченное округлое утолщение стенки.
Рентгенологические признаки (ригидность стенки пищевода, дефект заполнения, язвенная ниша) выявляют позднее. Из доброкачественных опухолей пищевода чаще развивается лейомиома. Симптомы при этом новообразовании нарастают медленнее, общее состояние пациента не ухудшается, при эндоскопии видно выбухание слизистой оболочки без ее изъязвления. Рентгенологически регистрируют четко очерченное округлое утолщение стенки.
Ложное (неопухолевое, не поствоспалительное, нерубцовое) сужение пищевода за счет гипертрофии гладких мышц в нижней трети и вторичным расширением пищевода выше участка гипертрофии и/или лейомиоматоза его стенки заставляет думать об одонтомо (как вариант гамартом)-дисфагическом синдроме. Передается а/д? Пенетрантность и вариабельность не известны. Может сочетаться со стенозом аорты, цилиндрическими бронхоэктазами.
Ценкеровский дивертикул развивается только у лиц пожилого возраста и относительно просто диагностируется рентгенологически. Его пульсация служит ДД-отличием от тракционных дивертикулов.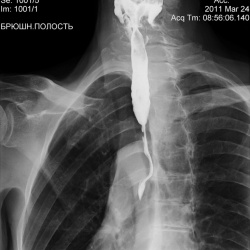 Причиной его развития служит дисфункция перстневидно-глоточной мышцы. Возможны повторные аспирации содержимого дивертикула, особенно в положении лежа, ночью, с развитием хронического поражения легких.
Причиной его развития служит дисфункция перстневидно-глоточной мышцы. Возможны повторные аспирации содержимого дивертикула, особенно в положении лежа, ночью, с развитием хронического поражения легких.
Кольцо Шацкого в виде циркулярного фиброзного сужения в нижней части пищевода шириной в несколько миллиметров и мембраны в виде эксцентрично расположенных тонких перепонок чаще в верхней трети пищевода обусловливает непостоянную дисфагию при употреблении твердой пищи. Наряду с врожденным происхождением обсуждается роль железодефицитных состояний (синдром Пламмера — Винсона, или синдром Паттерсона — Брауна — Келли). Сужение пищевода может быть у людей, матери которых в период беременности принимали блокаторы β-адренорецепторов в комплексном лечении при АГ, талидомид. Сужение пищевода в небольшой доле случаев обусловлено VATER-синдромом (58% больных умирают в детском возрасте). Синдром проявляется аномалиями позвонков и дисплазией ребер, стенозом пищевода, гидронефрозом, подковообразной почкой, полидактилией, синдактилией, аномалиями уха, низким ростом, аномалиями гениталий.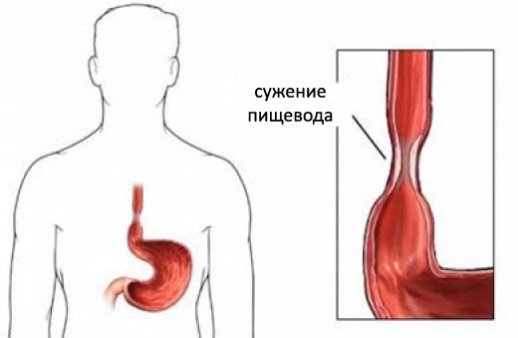 Интеллект не страдает. Кариотип нормален. Возникает спорадически. Редкие семейные описания позволяют обсуждать а/p и а/д типы наследования.
Интеллект не страдает. Кариотип нормален. Возникает спорадически. Редкие семейные описания позволяют обсуждать а/p и а/д типы наследования.
Врожденная атрезия пищевода по понятным причинам известна только в практике неонатологов и в настоящем издании не обсуждаются.
Поствоспалительный (пептический) стеноз является типичным осложнением длительно существующего рефлюкс-эзофагита (рис. 23.2). Характеризуется изжогой, кислой отрыжкой, рецидивирующей болью ретростернальной и эпигастральной локализации. Почти всегда сочетается с грыжей пищеводного отверстия диафрагмы. Оптимальным методом диагностики рефлюкс-эзофагита является 24-часовая pH-метрия в пищеводе. Ее проведение (наряду с вышеуказанными жалобами и состояниями) показано также при бронхиальной астме, апноэ, загрудинной боли. Для pH-метрии соответствующий зонд фиксируется на 87% расстояния от пищевода до нижнего пищеводного сфинктера.
Методика расчета: (рост⋅0,252+5 см)⋅0,87.
В протоколе pH-метрии необходимо отмечать положение тела, прием пиши, жидкости, возникновение тошноты и т. д. При длительности рефлюксов более 10% всего периода pH-метрии можно диагностировать рефлюкс-эзофагит.
д. При длительности рефлюксов более 10% всего периода pH-метрии можно диагностировать рефлюкс-эзофагит.
В нижних отделах пищевода за счет постоянного ожога соляной кислотой и агрессивного воздействия пепсина формируются язвы, цилиндрическая метаплазия эпителия (эпителий Баррета, барретовский эзофагит с возможной метаплазией в аденокарциному), формируются стриктуры с достаточно частым (до 10%) перерождением в рак.
Каждый случай язвы пищевода требует тщательного исключения портальной гипертензии.
Более редкими причинами стеноза пищевода являются ранения инородными телами, ожоги агрессивными жидкостями, длительное нахождение желудочного зонда, буллезный эпидермолиз.
Механическое затруднение прохождения пиши по пищеводу за счет объемных процессов средостения возникает редко. Это могут быть атипичное расположение дуги аорты или ее аневризма, опухоли и зоб, особенно при ретростернальном расположении.
У детей описана дисфагия при сдавлении пищевода аберрантной правой подключичной артерией, отходящей от левой стороны дуги аорты. Если этот вариант дисфагии проявляется значительно позже, то основное значение имеет атеросклероз аномального сосуда. Рентгенологически выявляют сдавление пищевода на уровне грудного позвонка ТIII. Для окончательной верификации диагноза необходимо проведение артериографии.
Если этот вариант дисфагии проявляется значительно позже, то основное значение имеет атеросклероз аномального сосуда. Рентгенологически выявляют сдавление пищевода на уровне грудного позвонка ТIII. Для окончательной верификации диагноза необходимо проведение артериографии.
Ряд лекарственных препаратов, в том числе гормонов, способны изменять тонус кардиального сфинктера пищевода, обусловливая развитие рефлюкса или возникновение неприятных ощущений за грудиной (табл. 23.1).
Таблица 23.1
Влияние некоторых лекарственных препаратов и гормонов на тонус кардиального сфинктера пищевода
| Препарат | Тонус ↑ | Тонус ↓ |
| Гастрин | + | |
| Мотилин | + | |
| Секретин | + | |
| Холецистокинин | + | |
| Глюкагон | + | |
| Прогестерон (пероральные контрацептивы) | +++ | |
| Метахолин | +++ | |
| Норэпинефрин | + | |
| Эпинефрин | + | |
| Никотин (курильщики) | +++ | |
| Серотонин | + | |
| Нитраты и нитриты | +++ | |
| Допамин | + | |
| Блокаторы кальциевых каналов | + | |
| Простагландин Е1, Е2 | ++ | |
| Простагландин F2α | + |
Грыжа пищеводного отверстия диафрагмы может быть врожденной или приобретенной (вторичной после травмы). Скользящая грыжа диафрагмы — нахождение пищеводно-желудочного перехода и части
Скользящая грыжа диафрагмы — нахождение пищеводно-желудочного перехода и части
желудка над диафрагмой. При этом часть желудка, внедренного в пищеводное отверстие диафрагмы, покрыта брюшиной. Скользящую грыжу выявляют примерно в 20–40% случаев. Обычно ничем не проявляется, но может сопровождаться болью, а в крайних случаях — кровотечением.
При параэзофагеальной грыже пищеводно-желудочный переход оказывается в типичном месте, а часть желудка внедряется в пищевод. Этот вариант грыжи чаще приводит к ущемлению и кровотечению.
Дисфагия пищевода — причины, симптомы, лечение в ОН КЛИНИК Рязань
Под термином «дисфагия» врачи-гастроэнтерологи понимают расстройство глотания, которое проявляется как сложности с проглатыванием твердой – а в некоторых случаях и жидкой пищи. Специалисты выделяют ротоглоточную разновидность этой патологии, из названия которой становится ясно, что проходимость пищевого комка нарушена в области ротоглотки, и пищеводную дисфагию, у страдающих которой пациентов нарушена проходимость пищевода.
Среди наиболее значимых причин дисфагии выделяют:
- ГЭРБ, при которой кислота из желудка, просачиваясь в пищевод и приводя к нарушениям целостности выстилающей его изнутри слизистой, провоцирует появление так называемых стриктур, или сужений пищевода. Измерение кислотности в пищеводе, желудке и двенадцатиперстной кишке, которое производится с определенной периодичностью на протяжении 12 или 24 часов, является золотым стандартом для выявления данной патологии;
- другая, не менее распространенная причина дисфагии – это сужение пищевода из-за развития у пациента доброкачественного новообразования. Может быть перепончатым или круговым. Проявляется в первую очередь развитием у пациента затруднений при проглатывании твердой пищи, тогда как жидкая по консистенции пища и напитки проходят из полости рта в желудок без проблем. Для выявления этой патологии необходимо эндоскопическое исследование пищевода пациента.
Кроме того, к причинам дисфагии относятся всевозможные заболевания шейных лимфоузлов, щитовидки, сосудов, нервов, соединительной ткани, сердечной мышцы и таких органов, как печень и селезенка.Грыжи пищеводного отверстия диафрагмы, язвы и эрозии пищевода, а также спазмы его мышц также способны повлечь за собой более или менее выраженные нарушения глотания.
Симптомы дисфагии и стадии этого заболевания
Вообще, дисфагия сама по себе является не отдельным гастроэнтерологическим заболеванием, а лишь одним из признаков наличия последнего. Тем не менее, специалисты выделяют ряд присущих дисфагии симптомов:
- неприятные ощущения в горле и пищеводе в момент прохождения через них пищи;
- боли во время проглатывания пищи;
- кашель, ощущение, что еда попала «не в то горло»;
- нехватка воздуха вплоть до настоящего удушья;
- изменения тембра голоса, который может стать сиплым или хриплым;
- слюнотечение;
- в момент проглатывания пищи или после него у пациента может появиться ощущение распирания в загрудинном пространстве, «ком в горле» и прочие дискомфортные ощущения;
- с прогрессированием дисфагии больной может жаловаться на то, что раньше он испытывал боль при проглатывании твердой пищи, а сейчас – и при питье и употреблении в пищу жидких по консистенции продуктов.

В зависимости от выраженности симптомов дисфагии, специалисты выделяют четыре ее стадии:
- на первой затруднения при проглатывании твердой пищи, а также болезненные ощущения по ходу ее продвижения в желудок носят периодический характер;
- на второй стадии пациент может есть только полужидкую по консистенции пищу без сопровождения трапезы дискомфортом;
- на третьей стадии заболевания в желудок пациента проходит только пища жидкой консистенции;
- на последней стадии дисфагии пациент не способен проглотить даже сок, воду и собственную слюну.
Выявление причин дисфагии и лечение в Рязани в нашей частной клинике
Диагностика в нашем медицинском центре направлена прежде всего на выявление основного заболевания, которое и привело к затруднениям или полной невозможности пациента проглатывать пищу. Она включает в себя сбор анамнеза заболевания в рамках очного осмотра, а также эндоскопическое исследование. Одновременно с ним доктор может взять у пациента образец ткани на биопсию для ее последующего лабораторного исследования.
Одновременно с ним доктор может взять у пациента образец ткани на биопсию для ее последующего лабораторного исследования.
Если проведение эндоскопического исследования не выявило каких-либо нарушений строения пищевода, то гастроэнтеролог может направить пациента на исследование моторики этого органа с использованием рентгенконтрастного вещества – обычно это барий. Кроме того, с помощью специального манометра производится исследование перепадов давления в пищеводе в процессе проглатывания пищи. Если все эти обследования не увенчались успехом, то проводится неврологическое обследование пациента.
Что касается лечения дисфагии, то его схема зависит от причины, которая повлекла за собой развитие данной патологии. Например, при воспалении пищевода, спровоцированном ГЭРБ, выраженного облегчения поможет добиться прием по предписанной лечащим врачом схеме антацидных препаратов. Вне зависимости от причин заболевания рекомендуется соблюдение диеты с исключением из рациона острой, жирной, копченой и жгучей пищи. Рекомендуется есть 5-6 раз в день небольшими порциями, тщательно пережевывая пищу. Кроме того, необходимо отказаться от курения и алкоголя.
Рекомендуется есть 5-6 раз в день небольшими порциями, тщательно пережевывая пищу. Кроме того, необходимо отказаться от курения и алкоголя.
Вас интересует цена лечения дисфагии в Рязани в нашей частной клинике? Позвоните нам и запишитесь на прием!
Дисфагия | УникаМед | Клиника УникаМед
Дисфагия – затрудненное глотание, является симптомом заболеваний верхнего отдела желудочно-кишечного тракта и нервной системы. Дисфагия, даже эпизодическая, а особенно часто повторяющаяся и тем более постоянная, требует обращения к врачу и проведения тщательной диагностики, так как заболевания, при которых она проявляется, весьма серьезны.
В зависимости от вызывавшей ее причины, дисфагия может быть:
-
Истинной; -
Функциональной, когда механических препятствий процессу глотания нет, а есть лишь расстройства нервной системы; -
Вызванной органическими поражениями, когда имеются заболевания верхнего отдела ЖКТ или соседних с ним органов, препятствующие прохождению пищевого комка.
Наиболее частой причиной дисфагии являются именно заболевания пищевода, создающие механические препятствия продвижению пищевого комка. Такое состояние называется дисфагией пищевода. Причины дисфагии пищевода следующие: язва пищевода, эзофагит (воспаление слизистой оболочки пищевода), стриктура пищевода – рубцовое посттравматическое сужение пищевода, опухоль пищевода.
Кроме того, причиной дисфагии могут быть заболевания соседних с пищеводом органов, при которых происходит его сдавление. Например, грыжа пищеводного отдела диафрагмы, узловой зоб, аневризма аорты, опухоль средостения и т.п.
Истинная дисфагия, нарушение собственно глотания, то есть продвижения пищевого комка из полости рта в глотку, возникает при поражении нервных центров, управляющих актом глотания, в результате чего этот слаженный процесс дисбалансируется, и содержимое пищевого комка при попытке его проглотить попадает не в пищевод, а в дыхательные пути – носоглотку, гортань, трахею. В результате происходит спазм дыхательных путей, вплоть до удушья, возникает сильный рефлекторный кашель.
В результате происходит спазм дыхательных путей, вплоть до удушья, возникает сильный рефлекторный кашель.
Функциональная дисфагия возникает при функциональных расстройствах нервной системы – повышенной возбудимости, неврозах и т.п. В этом случае симптомы дисфагии проявляются эпизодически, как правило, их провоцирует какой-либо один или несколько видов пищи (твердая, жидкая, острая и т.д). При этом пищевой комок обычно не попадает в дыхательные пути, но глотание затруднено, и продвижение его по пищеводу сопровождается неприятными и болезненными ощущениями.
При дисфагии пищевода сам акт глотания не нарушен, но прохождение пищевого комка сопровождается болью в верхней части живота, изжогой, иногда отрыжкой. Появляется неприятный привкус во рту, наблюдается регургитация – забрасывание содержимого желудка в глотку и полость рта. Регургитация усиливается при наклонном положении тела, а также во время сна, особенно если прием пищи был менее чем за два часа до сна. Симптомами дисфагии при эзофагите могут быть охриплость голоса, повышенное слюнообразование и удушье. Дисфагия пищевода чаще вызывается твердой пищей, ее отличительной особенностью является то, что запивание водой облегчает процесс, и при приеме жидкой или кашицеобразной пищи симптомы дисфагии менее выражены, хотя дисфагия пищевода при эзофагите может возникать и при приеме жидкостей.
Симптомами дисфагии при эзофагите могут быть охриплость голоса, повышенное слюнообразование и удушье. Дисфагия пищевода чаще вызывается твердой пищей, ее отличительной особенностью является то, что запивание водой облегчает процесс, и при приеме жидкой или кашицеобразной пищи симптомы дисфагии менее выражены, хотя дисфагия пищевода при эзофагите может возникать и при приеме жидкостей.
Поскольку дисфагия — симптом заболевания, а не самостоятельная болезнь, необходима тщательная диагностика для выявления заболевания, ставшего причиной дисфагии. Вначале проводят гастроэнтерологическое обследование, основным методом которого в данном случае является ФГДС – фиброгастродуоденоскопия, эндоскопическое исследование, позволяющее рассмотреть слизистую оболочку верхней части желудочно-кишечного тракта и выявить имеющуюся патологию. При обнаружении опухоли или язвы проводят биопсию с последующим гистологическим исследованием, а при обнаружении признаков эзофагита берут содержимое пищевода для бактериологического посева, с целью выявления возбудителя.
В том случае, если с помощью гастроэнтерологического обследования причина дисфагии не была обнаружена, проводят неврологическое обследование, выявляя пораженную нервную структуру.
Лечение дисфагии сводится к применению местных средств, облегчающих ее симптомы, так как основные терапевтические меры принимаются по отношению к тому заболеванию, которое послужило причиной дисфагии.
Часто лечение состоит в неотложной помощи при возникновении острых симптомов дисфагии. Так, в случае истинной дисфагии необходимо в первую очередь тщательно очистить дыхательные пути от попавшей в них пищи, следя за тем, чтобы пациент не задохнулся. Дальнейшее лечение дисфагии истинной проводится в стационаре, в тяжелых случаях пища и вода вводятся в пищевод через трубку.
Неотложное лечение дисфагии, вызванной воспалением пищевода, состоит в приеме антацидных алюминийсодержащих средств (снижающих кислотность, т.н. «лекарства от изжоги» типа Фосфалюгеля, Альмагеля и т. п.) или приеме шипучей таблетки Зантака, растворенной в стакане воды. Последующее лечение дисфагии состоит в лечении эзофагита.
п.) или приеме шипучей таблетки Зантака, растворенной в стакане воды. Последующее лечение дисфагии состоит в лечении эзофагита.
При дисфагии пищевода необходимо соблюдение определенных правил пищевого поведения и диеты. Так, рекомендуется дробное питание небольшими порциями (не менее 4 раз в день), пища не должна быть сухой и жесткой, ее нужно тщательно пережевывать. Запрещены приемы пищи наспех и всухомятку. После еды необходимо в течение 1,5-2 часов избегать наклонов вперед, чтобы избежать регургитации. Последний прием пищи должен быть не позже, чем за 2 часа до сна.
Если у пациента дисфагия пищевода, его рацион должен состоять из легкой для переваривания пищи: овощи, сваренные или приготовленные на пару, нежирные сорта мяса, рыбы и птицы, причем предпочтение нужно отдавать белому мясу, исключается пища жирная, жареная и копченая, а также острая и пряная. Запрещены фаст-фуд и все виды шипучих напитков, а также крепкие чай и кофе. Алкоголь исключается полностью. Грубой растительной клетчатки также следует избегать. Рекомендованы молочные и кисломолочные продукты, вообще предпочтение нужно отдавать молочно-растительной диете, с добавлением слизистых супов и каш.
Грубой растительной клетчатки также следует избегать. Рекомендованы молочные и кисломолочные продукты, вообще предпочтение нужно отдавать молочно-растительной диете, с добавлением слизистых супов и каш.
Дисфагия
Содержание статьи
Виды заболевания
Дисфагия в зависимости от причины может быть:
- Функциональной (возникает при болезнях нервной системы, при функциональной дисфагии нет механических препятствий для продвижения пищи)
- Истинной (вызвана нарушением работы глотательного центра мозга)
- Органической (вызвана проблемами в работе желудочно-кишечного тракта, в особенности его верхних отделов)
Стадии дисфагии:
- Трудности с проглатыванием твердой пищи, при этом жидкая пища глотается беспрепятственно.
- Невозможность глотать твердую пищу, только жидкую.
- Затруднения при проглатывании жидкой пищи.
- Невозможность проглатывания как твердой так и жидкой пищи (полная дисфагия).
Причины
Причинами дисфагии являются воспалительные заболевания глотки и пищевода, инородные тела, опухоли, некоторые неврологические заболевания.
Также дисфагию могут вызвать:
- Инсульт
- Спазм пищевода
- Болезнь Паркинсона, рассеянный склероз
- Дистрофия мышц
- Травматические поражения головы и позвоночника
- Возрастной фактор
- Гастроэзофагальный рефлюкс (заброс желудочного сока и содержимого желудка в пищевод, где впоследствии появляются язвы и рубцы).
- Воспаление слизистой оболочки пищевода
Симптомы
При истинной дисфагии пациент не может проглотить пищу в связи с расстройством нервных центров, отвечающих за акт глотания. При проглатывании, пища попадает не в пищевод, а в трахею, что вызывает сильный рефлекторный кашель, который может привести до удушья и худшем случае – к смерти пациента.
Функциональная дисфагия проявляется эпизодически и связана с расстройствами в работе нервной системы (неврозы, психозы). При этом пациент чаще всего не может проглотить какой-то один вид пищи (например твердую или жидкую еду), процесс проглатывания пищи в этом случае неприятный и болезненный.
При органической дисфагии пациент не может нормально глотать пищу в связи с проблемами в работе желудочно-кишечного тракта. При глотании возможно ощущение боли, удушья. Также пациент ощущает постоянный приторный вкус во рту, возникает обильное слюноотделение, голос стает охриплым, возможен заброс содержимого желудка в ротовую полость.
Диагностика
Диагностикой дисфагии занимается врач-гастроэнтеролог. При дисфагии связанной с нарушениями работы нервной системы, требуется консультация невропатолога.
Дисфагия не является самостоятельным заболеванием, а проявляется только как симптом основного заболевания. Диагностику причин дисфагии начинают с тщательного гастроэнтерологического исследования, при этом проводится:
- ФГДС (фиброгастродуоденоскопия)
- Эндоскопия
- Биопсия (проводится при наличии опухоли или язвы)
Если гастроэнтерологическое исследование не было показательным и результативным, то тогда проводят комплексное обследование нервной системы пациента.
Лечение
Очень часто при забросе пищи в дыхательные пути, дисфагия требует неотложной медицинской помощи. При этом нужно очистить дыхательные пути и следить, чтобы пациент имел возможность дышать.
При лечении симптомов дисфагии применяется:
- Медикаментозная терапия
- Диетотерапия (употребление легкоусвояемой пищи)
- Исключение вредной, тяжелой пищи и алкоголя
Основой лечения дисфагии является обнаружение первопричины болезни и ее ликвидация.
Профилактика
Профилактика дисфагии при наличии заболеваний желудочно-кишечного тракта заключается в диетотерапии и правильном питании. Пациент должен употреблять легкую пищу, которая хорошо усваивается, избегать употребления грубой и твердой пищи, исключить из рациона питания алкоголь и еду быстрого приготовления. Также исключаются газированные напитки, кофе и чай. Основой диеты должна быть молочно-растительная пища.
Расстройства глотания | Гастроэнтерология Сан-Антонио
Типы дисфагии
Существует два основных типа дисфагии:
- Орофарингеальная дисфагия — Затруднение при запуске глотания.

- Дисфагия пищевода — Ощущение, что еда застряла в горле или груди.
Симптомы дисфагии
Дисфагия сама по себе является симптомом, но признаки и симптомы дисфагии включают:
- Боль при глотании (одинофагия)
- Неспособность глотать
- Ощущение, что еда застряла в горле
- Слюни
- Регургитация
- Частая изжога
- Желудочная кислота попадает в горло
- Неожиданная потеря веса
- Рвота или кашель при глотании
Причины дисфагии
Дисфагия может развиваться по многим причинам.Глотание — сложный процесс, и иногда причину невозможно определить. Причины дисфагии также зависят от типа дисфагии.
Причины дисфагии пищевода
- Ахалазия — когда нижняя мышца пищевода (сфинктер), через которую пища попадает в желудок, не расслабляется должным образом. Это может привести к попаданию пищи в горло.
 Также могут сказаться слабые мышцы стенки пищевода.
Также могут сказаться слабые мышцы стенки пищевода. - Спазм пищевода — Непроизвольные мышцы нижней части пищевода могут ненормально сокращаться, вызывая дисфагию.Спазм пищевода также может вызвать боль в груди.
- Стриктура пищевода — аномально узкий пищевод (стриктура) может блокировать большие куски пищи. Стриктуры могут быть вызваны опухолями или рубцами в результате гастроэзофагеальной рефлюксной болезни (ГЭРБ).
- Опухоли пищевода — Если опухоли присутствуют в пищеводе, они могут затруднить глотание.
- Инородные тела — Любое инородное вещество в пищеводе может частично блокировать горло или пищевод. Это может включать пищу, которая чаще встречается у пожилых людей, у которых могут быть зубные протезы и которым трудно пережевывать пищу.
- Кольцо пищевода. Сужение нижнего отдела пищевода, которое может вызвать затруднения при глотании пищи.
- ГЭРБ — желудочно-кишечная рефлюксная болезнь, вызывающая повреждение слизистой оболочки пищевода.
 Это вызвано поступлением кислоты из желудка в пищевод. ГЭРБ может вызвать спазмы или рубцевание / сужение пищевода.
Это вызвано поступлением кислоты из желудка в пищевод. ГЭРБ может вызвать спазмы или рубцевание / сужение пищевода. - Эозинофильный эзофагит — аллергическое заболевание, вызывающее воспаление пищевода.
- Склеродермия — это состояние вызывает затвердение тканей и может ослабить нижнюю мышцу пищевода.Кислота может вернуться в пищевод, вызывая изжогу.
- Лучевая терапия. Радиация для лечения рака может привести к рубцеванию и воспалению пищевода.
Причины орофарингеальной дисфагии
При некоторых заболеваниях мышцы горла могут ослабевать. Это может затруднить попадание пищи изо рта в горло и пищевод. При попытке проглотить пищу может возникнуть удушье, рвота или кашель.
Причины орофарингеальной дисфагии включают:
- Неврологические расстройства. Некоторые расстройства, такие как рассеянный склероз, болезнь Паркинсона или мышечная дистрофия, могут вызывать дисфагию.
- Неврологические нарушения — инсульты и травмы головного и спинного мозга могут повлиять на вашу способность глотать.

- Рак — Некоторые виды рака, наряду с лучевой терапией рака, могут вызывать затруднения при глотании.
- Дивертикул глотки и пищевода / Дивертикул Ценкера — небольшой мешочек, который образуется в горле и может собирать пищу. Это может привести к затруднению глотания, неприятному запаху изо рта, сильному кашлю или откашливанию горла.
Факторы риска дисфагии
- Возраст. Старение является фактором риска, но дисфагия не является нормальным явлением старения.
- Некоторые расстройства — Люди с нервной системой и неврологическими расстройствами чаще страдают дисфагией.
Диагностика дисфагии
Если у вас есть проблемы с глотанием, врач проведет ряд анализов для обеспечения надлежащего ухода. Первая часть диагностики дисфагии — это изучение истории болезни пациента и проведение медицинского осмотра. На основании результатов ваш врач может также порекомендовать:
- Рентгеновский снимок с контрастированием — при этом типе рентгеновского снимка пациенту дают пищу или раствор, содержащий барий.
 Это делает пищевод более заметным на рентгеновском снимке и позволяет врачам оценивать мышечную активность и проверять наличие закупорок.
Это делает пищевод более заметным на рентгеновском снимке и позволяет врачам оценивать мышечную активность и проверять наличие закупорок. - Тест на глотание — функция глотания измеряется, когда пациент ест покрытые барием продукты разной консистенции. Это позволяет врачам видеть, как продукты проходят через ваш рот и горло.
- Эндоскопия — эта процедура позволяет врачам визуально осмотреть внутреннюю часть горла и пищевода. Для эндоскопии используется тонкая трубка с подсветкой и камерой на конце.Врач просматривает изображения на маленьком мониторе. Эндоскопия позволяет врачу собирать биопсию (при необходимости) и искать сужения, воспаления или опухоли.
- Манометрия — в этом тесте используется небольшая трубка для измерения мышечного давления пищевода. Манометрия обычно выполняется, когда другие тесты не дают однозначных ответов.
- КТ / МРТ — Для визуализации области вокруг головы и шеи можно использовать сканирование изображений, например КТ или МРТ.
 Они особенно полезны при подозрении на опухоли спины, шеи, горла или головного мозга.
Они особенно полезны при подозрении на опухоли спины, шеи, горла или головного мозга.
Лечение дисфагии
Лечение дисфагии зависит от причины, но часто требует изменения диеты. Если у вас ротоглоточная дисфагия, врач может порекомендовать речевого терапевта или специалиста по глотанию.
Лечение дисфагии пищевода включает:
- Расширение пищевода — Если сфинктер пищевода плотный (ахалазия) или у вас есть стриктура, врач может выполнить расширение пищевода. В этой процедуре используется эндоскоп, чтобы аккуратно растянуть и расширить пищевод с помощью специального баллона.прилагается, чтобы мягко растягивать и расширять пищевод или пропускать гибкую трубку или трубки для растяжения пищевода (дилатация).
- Хирургическое вмешательство — ахалазия, дивертикул глотки или опухоли могут потребовать хирургического вмешательства для очистки пищевода.
- Лекарства — Проблемы с глотанием, вызванные ГЭРБ, можно лечить с помощью понижающих кислоту пероральных препаратов.
 Возможно, вам придется принимать эти лекарства в течение длительного периода. Если у вас эозинофильный эзофагит, вам могут потребоваться кортикостероиды.Если у вас спазмы пищевода, могут помочь релаксанты гладких мышц.
Возможно, вам придется принимать эти лекарства в течение длительного периода. Если у вас эозинофильный эзофагит, вам могут потребоваться кортикостероиды.Если у вас спазмы пищевода, могут помочь релаксанты гладких мышц.
В случае тяжелой дисфагии, когда кто-то не может есть или пить, врач может порекомендовать жидкую диету или зонд для кормления. Зонд для кормления обойдет область, которая не функционирует должным образом.
Хирургия дисфагии
В некоторых случаях для лечения дисфагии может быть рекомендовано хирургическое вмешательство. Миотомия — это операция, при которой делается небольшой разрез в мышце в нижней части пищевода. Это позволяет ему открываться и пропускать пищу.
Если сужение пищевода вызвано неоперабельным раком, во время эндоскопии можно установить небольшой металлический или проволочный стент. Стенты представляют собой трубочки, похожие на соломку, которые расширяют узкие отверстия и удерживают их открытыми.
Профилактика дисфагии
Если вы испытываете затруднения при глотании, обратитесь к врачу. Вы можете облегчить симптомы с помощью:
Вы можете облегчить симптомы с помощью:
- Изменение привычек в еде. Небольшие порции, небольшие кусочки и тщательное пережевывание пищи могут помочь.
- Пробуем разную консистенцию пищи — одни продукты и напитки по консистенции вызывают больше проблем, чем другие, но все они уникальны. У некоторых людей проблемы с жидкими жидкостями, такими как кофе, у других проблемы с липкими продуктами, такими как карамель или арахисовое масло.
- Избегайте кофеина, табака и алкоголя — они могут усилить изжогу.
Часто задаваемые вопросы о дисфагии
К какому врачу вы обращаетесь по поводу проблем с глотанием?
В зависимости от первопричины вашей проблемы с глотанием вас могут направить к гастроэнтерологу, врачу по лечению ушей, носу и горлу (ЛОР) или неврологу.
Как лечить дисфагию?
Лечение дисфагии будет зависеть от того, что вызывает проблемы с глотанием, но обычно включает изменения в диете и различные методы восстановления нормальной функции глотания.
Периодическая дисфагия, часто связанная с слишком быстрым приемом пищи или недостаточным пережевыванием, обычно не вызывает беспокойства. Однако частая дисфагия может указывать на более серьезное состояние, требующее медицинской помощи.
Проблемы с глотанием могут возникнуть в любом возрасте, но чаще встречаются у пожилых людей.
Существует два основных типа дисфагии:
Орофарингеальная дисфагия — затруднение при запуске глотания.
Дисфагия пищевода — ощущение, что еда застряла в горле или груди. «,
«associatedAnatomy»: {
«@type»: «Анатомическая структура»,
«name»: «Рот, горло, пищеварительная система, пищевод»
},
«причина»: [
{
«@type»: «MedicalCause»,
«name»: «Ахалазия — когда нижняя мышца пищевода (сфинктер), через которую пища попадает в желудок, не расслабляется должным образом.Это может привести к попаданию пищи в горло. Слабые мышцы стенки пищевода также могут иметь эффект ».
},
{
«@type»: «MedicalCause»,
«name»: «Спазм пищевода — непроизвольные мышцы нижнего отдела пищевода могут ненормально сокращаться, вызывая дисфагию. Спазм пищевода также может вызывать боль в груди».
Спазм пищевода также может вызывать боль в груди».
},
{
«@type»: «MedicalCause»,
«name»: «Стриктура пищевода — аномально узкий пищевод (стриктура) может блокировать большие куски пищи. Стриктуры могут быть вызваны опухолями или рубцовой тканью из-за гастроэзофагеальной рефлюксной болезни (ГЭРБ).»
},
{
«@type»: «MedicalCause»,
«name»: «Опухоли пищевода — если опухоли присутствуют в пищеводе, это может затруднить глотание».
},
{
«@type»: «MedicalCause»,
«name»: «Инородные тела. Любое инородное вещество в пищеводе может частично блокировать горло или пищевод. Это может включать пищу, которая чаще встречается у пожилых людей, у которых есть зубные протезы и которым трудно пережевывать пищу».
},
{
«@type»: «MedicalCause»,
«name»: «Кольцо пищевода.Сужение нижнего отдела пищевода, которое может вызвать затруднения при глотании пищи ».
},
{
«@type»: «MedicalCause»,
«name»: «ГЭРБ — желудочно-кишечная рефлюксная болезнь вызывает повреждение слизистой оболочки пищевода. Это вызвано накоплением желудочной кислоты в пищеводе. ГЭРБ может вызвать спазмы или рубцевание / сужение пищевода».
Это вызвано накоплением желудочной кислоты в пищеводе. ГЭРБ может вызвать спазмы или рубцевание / сужение пищевода».
},
{
«@type»: «MedicalCause»,
«name»: «Эозинофильный эзофагит — аллергическое заболевание, вызывающее воспаление пищевода».
},
{
«@type»: «MedicalCause»,
«name»: «Склеродермия — это состояние вызывает уплотнение тканей и может ослабить нижнюю мышцу пищевода.Кислота может вернуться в пищевод, вызывая изжогу ».
},
{
«@type»: «MedicalCause»,
«name»: «Лучевая терапия. Радиация для лечения рака может привести к рубцеванию и воспалению пищевода».
},
{
«@type»: «MedicalCause»,
«name»: «Неврологические расстройства — некоторые расстройства, такие как рассеянный склероз, болезнь Паркинсона или мышечная дистрофия, могут вызывать дисфагию».
},
{
«@type»: «MedicalCause»,
«name»: «Неврологические нарушения — инсульты и травмы головного и спинного мозга могут повлиять на вашу способность глотать. »
»
},
{
«@type»: «MedicalCause»,
«name»: «Рак — некоторые виды рака, наряду с лучевой терапией рака, могут вызывать затруднения при глотании».
},
{
«@type»: «MedicalCause»,
«name»: «Дивертикул пищевода глотки / Дивертикул Ценкера — небольшой мешочек, который образуется в горле и может собирать пищу. Это может привести к затруднению глотания, неприятному запаху изо рта и чрезмерному кашлю или откашливанию горла».
}
],
«possibleTreatment»: [
{
«@type»: «Лечебная терапия»,
«name»: «Расширение пищевода — если сфинктер пищевода плотный (ахалазия) или у вас есть стриктура, врач может выполнить расширение пищевода.В этой процедуре используется эндоскоп, чтобы аккуратно растянуть и расширить пищевод с помощью специального баллона. прикреплен, чтобы мягко растянуть и расширить пищевод или пропустить гибкую трубку или трубки для растяжения пищевода (дилатация) «.
},
{
«@type»: «Лечебная терапия»,
«name»: «Операция — ахалазия, дивертикул глотки или опухоли может потребовать хирургического вмешательства по очистке пищевода».
},
{
«@type»: «Лечебная терапия»,
«name»: «Лекарства. Проблемы с глотанием, вызванные ГЭРБ, можно лечить с помощью пероральных препаратов, снижающих кислотность.Возможно, вам придется принимать эти лекарства в течение длительного периода. Если у вас эозинофильный эзофагит, вам могут потребоваться кортикостероиды. Если у вас спазмы пищевода, могут помочь релаксанты гладких мышц ».
},
{
«@type»: «Лечебная терапия»,
«name»: «В случаях тяжелой дисфагии, когда кто-то не может есть или пить, врач может порекомендовать жидкую диету или зонд для кормления. Зонд для кормления обойдет область, которая не функционирует должным образом».
},
{
«@type»: «Лечебная терапия»,
«name»: «Удаление препятствий в желчном протоке. Если панкреатит вызван закупоркой или сужением желчного протока, может потребоваться процедура для восстановления нормальной функции.»
}
],
«signOrSymptom»: [
{
«@type»: «MedicalSymptom»,
«name»: «Боль при глотании (одинофагия)»
},
{
«@type»: «MedicalSymptom»,
«name»: «Неспособность глотать»
},
{
«@type»: «MedicalSymptom»,
«name»: «Ощущение, что еда застряла в горле»
},
{
«@type»: «MedicalSymptom»,
«name»: «Слюни»
},
{
«@type»: «MedicalSymptom»,
«name»: «Регургитация»
},
{
«@type»: «MedicalSymptom»,
«name»: «Частая изжога»
},
{
«@type»: «MedicalSymptom»,
«name»: «Желудочная кислота попадает в горло»
},
{
«@type»: «MedicalSymptom»,
«name»: «Неожиданная потеря веса»
},
{
«@type»: «MedicalSymptom»,
«name»: «Рвота или кашель при глотании»
}
],
«фактор риска»: [
{
«@type»: «MedicalRiskFactor»,
«name»: «Возраст. Старение является фактором риска, но дисфагия не является нормальным явлением старения.»
Старение является фактором риска, но дисфагия не является нормальным явлением старения.»
},
{
«@type»: «MedicalRiskFactor»,
«name»: «Некоторые расстройства — люди с нервной системой и неврологическими заболеваниями чаще страдают дисфагией».
}
]
}
Дисфагия | Сидарс-Синай
Не то, что вы ищете?
Что такое дисфагия?
Когда что-то не в порядке с мышцами, управляющими глотанием, это называется дисфагией.
Дисфагия может привести к попаданию пищи или другого материала в дыхательные пути или легкие.Это называется стремление . Обычно лоскут, называемый надгортанником, блокирует попадание частиц пищи и содержимого желудка в легкие. Нарушить этот процесс может дисфагия. Аспирация — это серьезно, потому что это может привести к пневмонии и другим проблемам.
Проблемы с глотанием на любой из фаз могут вызвать дисфагию.
Обычно вы глотаете сотни раз в день, даже не задумываясь об этом. Вы глотаете пищу, жидкости, а также нормальную слюну и слизь, которые вырабатывает ваше тело.
Когда вы глотаете пищу, она проходит
через рот в часть горла, называемую глоткой. Отсюда
пища проходит через длинную трубку (пищевод), прежде чем попасть в желудок и остальную часть
ваш желудочно-кишечный тракт. Это требует ряда действий от мышц вдоль
тропинка. Также требуется координация с мышцами дыхания. Паузы дыхания
когда вы глотаете.
Глотание — очень сложный процесс.Это требует координации нескольких нервов и групп мышц. Врачи описывают это в три этапа:
- Устный подготовительный этап. На этом этапе вы пережевываете пищу до размера, формы и консистенции, которые можно проглотить. Это называется болюсом. Дуга рта и язык соединяются, чтобы предотвратить попадание пищи или жидкости в глотку.
 Затем ваш язык поднимается, сдавливая болюс обратно вдоль нёба в верхнюю часть глотки.У вас есть некоторый сознательный контроль над этими действиями.
Затем ваш язык поднимается, сдавливая болюс обратно вдоль нёба в верхнюю часть глотки.У вас есть некоторый сознательный контроль над этими действиями. - Глоточная фаза . Здесь мышцы глотки последовательно сокращаются. Это перемещает болюс вниз по направлению к пищеводу. При этом расслабляется сфинктер пищевода. Это плотное кольцо мышц у входа в пищевод. Это позволяет болюсу попасть в пищевод.
- Пищеводная фаза . Мышцы в твоих
пищевод последовательно сокращается для продвижения болюса к желудку.Нижний
Сфинктер пищевода также расслабляется. Это плотное кольцо мышц внизу
пищевод. Это позволяет болюсу попасть в желудок.
Последние две фазы не находятся под сознательным контролем.
Что вызывает дисфагию?
Некоторые условия могут привести к проблемам с глотанием. Вот несколько примеров:
Вот несколько примеров:
- Ход
- Деменция
- Рак головы и шеи
- Травма головы
- Условия, приводящие к уменьшению слюны
такие как синдром Шегрена - Паркинсон или другая нервная система
условия - Мышечные дистрофии
- Закупорка пищевода, например, из-за
рак или интубация в анамнезе - Двигательные проблемы пищевода
Проблемы с глотанием на разных этапах могут означать различные медицинские проблемы.Например, уменьшение слюны может вызвать проблемы с оральной подготовительной фазой глотания. Болезнь Паркинсона может вызвать проблемы с глоточной фазой. Закупорка пищевода, скорее всего, вызовет проблемы с пищеводной фазой.
Каковы симптомы дисфагии?
Дисфагия и аспирация могут вызывать некоторые из следующих симптомов:
- Ощущение, что еда застревает в горле или возвращается в рот
- Боль при глотании
- Проблемы с запуском ласточки
- Кашель или хрип во время или после
- Избыток слюны
- Чувство заложенности тела после еды или питья
- «влажный» голос во время или после еды или питья
- Одышка или утомляемость во время еды
- Повторные приступы пневмонии
Ваши симптомы могут частично зависеть от фазы вашего глотания.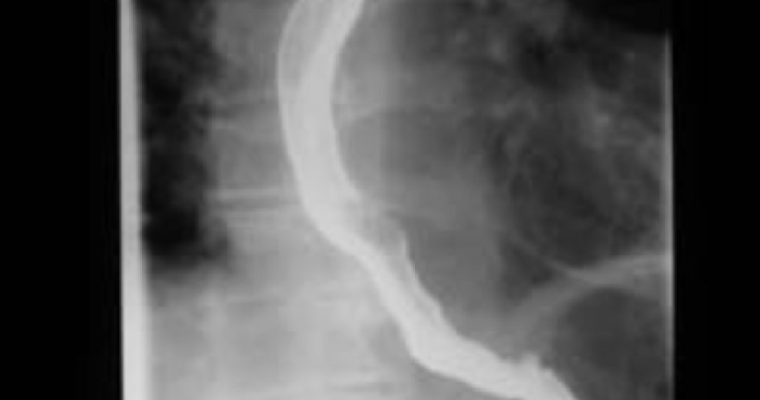
Как диагностируется дисфагия?
Если у вас есть симптомы дисфагии или аспирации, вам необходимо немедленно пройти обследование. Если у вас есть состояние, такое как инсульт, которое может вызвать проблемы с глотанием, вам необходимо пройти обследование на дисфагию.
Диагностика обычно начинается с
история здоровья и оценка. Часто это делает патологоанатом
(SLP). SLP может начать с вопроса о симптомах, которые могут быть связаны с
дисфагия.Он или она обычно задает вопросы о том, что дает вам
проблемы и время появления симптомов.
SLP также изучит ваши зубы, губы, челюсти, язык и щеки. Возможно, вам придется перемещать эти области определенным образом и издавать определенные звуки. Ваш SLP может также проверить, как вы проглатываете жидкости и продукты разной консистенции. Все это помогает определить, какая фаза глотания может вызывать у вас проблемы. Он также может помочь понять первопричину дисфагии.
Он также может помочь понять первопричину дисфагии.
В некоторых случаях вам может потребоваться повторное обследование, чтобы найти источник дисфагии. Эти тесты также могут помочь определить фазу глотания, которая вызывает проблемы. Сюда могут входить:
- Модифицированный тест с проглатыванием бария (MBS), чтобы показать, попадает ли материал в легкие
- Волоконно-оптическая эндоскопическая оценка глотания (FEES) вместо MBS
- Манометрия глотки, если причина дисфагии все еще остается под вопросом, для проверки давления внутри пищевода
Как лечится дисфагия?
Если возможно, ваша медицинская бригада попытается устранить первопричину дисфагии.В некоторых случаях для устранения основной причины может потребоваться операция. Вы также можете принимать лекарства, чтобы уменьшить слюноотделение и устранить причину дисфагии.
Также необходимо контролировать симптомы дисфагии. В зависимости от конкретного типа дисфагии это может включать:
- Изменение диеты. Это может означать использование загущающих жидкостей или их полное отсутствие.
- Меняется во время еды.Это может означать, что вы едите прямо, запрокидываете голову назад или наклоняете шею вперед.
- Уменьшение отвлекающих факторов во время еды и еды, когда вы наиболее активны
- Выполнение специальных упражнений для укрепления губ и языка
- Освоение специальных техник глотания
По мере восстановления может потребоваться меньшее количество из этих шагов. Дисфагия после инсульта может значительно уменьшиться со временем.
Некоторые люди подвергаются высокому риску аспирации даже при этих изменениях.В этом случае вам может потребоваться зонд для кормления, чтобы предотвратить аспирацию, по крайней мере, временно.
Какие возможные осложнения дисфагии?
Основным осложнением дисфагии является повреждение легких при аспирации.
Аспирация также увеличивает вероятность заболевания пневмонией. Обычно это требует лечения антибиотиками. Иногда это может даже привести к смерти. При дисфагии аспирация всегда сопряжена с риском.
Другие возможные осложнения включают:
- Обезвоживание
- Плохое питание и похудание
- Повышенный риск других заболеваний
Основные сведения о дисфагии
- Глотание — сложный процесс, в котором задействована координация многих мышц и нервов. Проблемы могут возникнуть на любом из трех этапов глотания.
- Медицинская бригада использует ваши симптомы, обследование и тесты, чтобы определить фазу глотания, которая вызывает ваши проблемы.
 Это может помочь в диагностике и лечении.
Это может помочь в диагностике и лечении. - Врач-речевой патолог поможет оценить и вылечить дисфагию.
- Осложнения дисфагии включают аспирацию, когда пища или жидкость попадают в легкие.
- Для лечения дисфагии используются изменения образа жизни, такие как изменение диеты, хирургическое вмешательство, а иногда и лекарства.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и все новые лекарства, методы лечения или тесты.
 Также запишите все новые инструкции, которые дает вам ваш провайдер.
Также запишите все новые инструкции, которые дает вам ваш провайдер. - Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас возникнут вопросы.
Не то, что вы ищете?
Дисфагия (затруднение глотания): причины, диагностика и лечение
Глотание кажется простым, но на самом деле это довольно сложно. Для правильной работы требуется ваш мозг, несколько нервов и мышц, два мышечных клапана и открытый неограниченный пищевод или глотательная трубка.
Ваш глотательный тракт идет от рта к желудку. Акт глотания обычно состоит из трех фаз. На первом этапе пища или жидкость удерживаются во рту языком и нёбом (ротовой полостью). Эта фаза — единственная, которую мы можем контролировать.
Вторая фаза начинается, когда мозг принимает решение проглотить. В этот момент начинается сложная серия рефлексов. Пища выталкивается из полости рта в горло (глотку). В то же время происходят две другие вещи: открывается мышечный клапан в нижней части глотки, позволяя пище попасть в пищевод, а другие мышцы закрывают дыхательные пути (трахею), чтобы пища не попадала в дыхательные пути.Этот второй этап занимает менее полсекунды.
Третья фаза начинается, когда пища попадает в пищевод. Пищевод длиной около девяти дюймов представляет собой мышечную трубку, которая производит волны координированных сокращений (перистальтика). Когда пищевод сокращается, открывается мышечный клапан в конце пищевода, и пища продвигается в желудок. Третья фаза глотания занимает от шести до восьми секунд.
Проблемы с глотанием могут вызывать широкий спектр заболеваний, которые ваш врач может назвать «дисфагией».К ним относятся:
Как узнать, есть ли у меня проблемы с глотанием?
В нормальных условиях люди редко задыхаются во время еды. Иногда пища застревает в пищеводе на несколько секунд (особенно твердая пища), но будет проходят самопроизвольно или могут легко запиваться жидкостями. Но есть ряд симптомов, которые следует проверить на предмет возможных проблем с глотанием, в том числе:
- Частое удушье пищей
- Колебания при прохождении пищи более нескольких секунд
- Боль при глотании
- Рецидивирующая пневмония (признак того, что пища может попадать в легкие, а не в пищевод)
Немедленная медицинская помощь необходима, если пища остается в пищеводе более 15 минут и не проходит самопроизвольно или с жидкостью.
Некоторые люди не знают, что у них проблемы с глотанием, потому что они неосознанно компенсируют это, выбирая продукты, которые легче есть, или едят медленнее. Однако невылеченные проблемы с глотанием повышают риск удушья или попадания больших кусков твердой пищи в пищевод.
Однако невылеченные проблемы с глотанием повышают риск удушья или попадания больших кусков твердой пищи в пищевод.
Как диагностируются проблемы с глотанием?
Если вы считаете, что у вас проблемы с глотанием, поговорите со своим врачом. Вы можете пройти такие тесты, как:
Цинерадиография: Тест на визуализацию, в котором камера используется для съемки внутренних структур тела.Во время теста вам будет предложено проглотить препарат бария (жидкость или другая форма, которая светится под рентгеновскими лучами). Рентгеновский аппарат с возможностью видеозаписи будет использоваться для наблюдения за движением препаратов бария по пищеводу. Это часто выполняется под руководством логопеда, специалиста по глотанию, а также речи.
Верхняя эндоскопия: Гибкая узкая трубка (эндоскоп) вводится в пищевод и проецирует изображения внутренней части глотки и пищевода на экран для оценки.
Манометрия: Этот тест измеряет время и силу сокращений пищевода и расслабления мышечного клапана.
Тест импеданса и pH: Этот тест может определить, вызывает ли кислотный рефлюкс проблемы с глотанием.
Как лечат проблемы с глотанием?
Лечение зависит от типа вашей проблемы с глотанием. Иногда проблема с глотанием проходит сама собой без лечения. В других случаях проблемы с глотанием можно легко решить.Сложные проблемы с глотанием могут потребовать лечения у специалиста или нескольких специалистов.
Продолжение
Если у вас есть проблемы с жеванием или глотанием, вы можете сделать несколько вещей, чтобы сделать прием пищи и питье проще и безопаснее, в том числе:
Расположение
- Сядьте прямо под углом 90 градусов.
- Немного наклоните голову вперед.
- Оставайтесь сидеть прямо или стоять в течение 15-20 минут после еды.
Обеденная среда
- Сведите к минимуму отвлекающие факторы в месте, где вы едите.
- Сосредоточьтесь на еде и питье.
- Не разговаривайте с едой во рту.

Количество и норма
- Ешьте медленно.
- Порезать пищу на небольшие кусочки и тщательно пережевать. Пережевывайте пищу, пока она не станет жидкой во рту, прежде чем глотать.
- Не пытайтесь съесть более 1/2 чайной ложки пищи за раз.
Проглатывание
- Возможно, вам придется проглотить два или три раза на один кусочек или глоток.
- Если еда или жидкость застревают в горле, осторожно откашляйтесь или прочистите горло и снова проглотите, прежде чем сделать вдох. При необходимости повторить.
- Сконцентрируйтесь на частом глотании.
Управление слюной
- Пейте много жидкости.
- Периодически сосите фруктовое мороженое, кусочки льда или лимонный лед, или пейте воду со вкусом лимона, чтобы увеличить выработку слюны, что приведет к учащению глотания.
Продолжение
Пищевая консистенция
- Сведите к минимуму или исключите продукты, которые трудно пережевать, и ешьте больше мягких продуктов.

- Пюре пищевое в блендере.
- Если жидкие жидкости вызывают у вас кашель, сгладьте их жидким загустителем (ваш логопед может порекомендовать вам такой). Вы также можете заменить более густые жидкости жидкими, например нектар для сока и крем-суп для обычного бульона.
Прием лекарств
- Измельчите таблетки и смешайте их с яблочным пюре или пудингом.
- Спросите своего фармацевта, какие таблетки нельзя измельчать и какие лекарства можно купить в жидкой форме.
Лечение дисфагии пищевода с помощью дилатации пищевода!
Дисфагия пищевода — это состояние, при котором пищевод затрудняет глотание. Это может вызвать удушье или кашель во время еды или снизить вероятность приема пищи из-за страха. Многие пациенты с дисфагией пищевода начинают испытывать проблемы с качеством жизни из-за расстройства, но существуют варианты лечения.
Симптомы дисфагии пищевода
Если вы испытываете приступы удушья или кашля во время еды, особенно во время или после глотания, или если вы чувствуете, что еда вызывает бульканье или водянистость в горле, возможно, у вас дисфагия пищевода.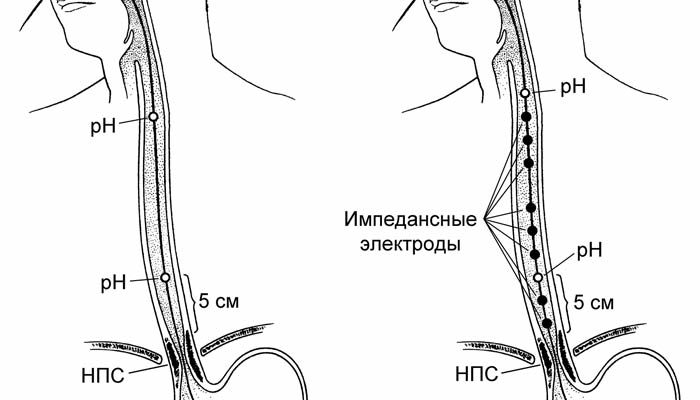 Другие симптомы дисфагии пищевода включают боль при глотании, затруднения при глотании, ощущение, будто вам нужно очень много работать, чтобы глотать, или рецидивирующую пневмонию из-за аспирации пищи. Со временем вы можете похудеть, избегая ситуаций, когда вам необходимо есть. Это также может повлиять на ваше эмоциональное и психическое здоровье.
Другие симптомы дисфагии пищевода включают боль при глотании, затруднения при глотании, ощущение, будто вам нужно очень много работать, чтобы глотать, или рецидивирующую пневмонию из-за аспирации пищи. Со временем вы можете похудеть, избегая ситуаций, когда вам необходимо есть. Это также может повлиять на ваше эмоциональное и психическое здоровье.
Причины дисфагии пищевода
Хотя есть несколько причин дисфагии пищевода, включая неврологические причины. Дисфагия пищевода может быть результатом ахалазии, то есть неспособности расслабить мышцы сфинктера, или сужения пищевода из-за воспаления, вызванного ГЭРБ.Люди с болезнью Паркинсона, БАС, рассеянным склерозом или болезнью Лу Герига также могут испытывать дисфагию пищевода как осложнение.
Можно ли вылечить дисфагию пищевода?
Существует множество методов лечения дисфагии пищевода, включая изменение образа жизни и диеты. При состояниях, которые не удается исправить с помощью диеты и изменения образа жизни, расширение пищевода часто оказывается эффективным лечением. В Центре болезней органов пищеварения Gramercy Park (GPDDC) наши гастроэнтерологи имеют большой опыт лечения дилатации пищевода.Эту процедуру также можно использовать для лечения стриктуры пищевода (узкого пищевода).
В Центре болезней органов пищеварения Gramercy Park (GPDDC) наши гастроэнтерологи имеют большой опыт лечения дилатации пищевода.Эту процедуру также можно использовать для лечения стриктуры пищевода (узкого пищевода).
Безопасно ли расширение пищевода?
Большинство пациентов не испытывают дискомфорта во время процедуры или не испытывают никакого дискомфорта и быстро восстанавливаются. Побочные эффекты от процедуры минимальны, например, временная ангина. Если вы страдаете стриктурой пищевода и считаете, что расширение пищевода может помочь вам, первым делом следует проконсультироваться с опытным гастроэнтерологом Нью-Йорка. Центр болезней органов пищеварения Gramercy Park (GPDDC) является домом для ведущих врачей-гастроэнтерологов, сертифицированных советом Нью-Йорка, с обширным опытом лечения стриктуры пищевода с дилатацией.Звоните (212) 979-3237 или нажмите здесь, чтобы заполнить контактную форму.
Дисфагия пищевода — обзор
Первоначальная оценка
Диагностика стриктуры пищевода, как доброкачественной, так и злокачественной, начинается с клинического подозрения на основании симптомов дисфагии пищевода и подтверждается выяснением истории известного фактора риска (Box 21. 1). Максимальный внутренний диаметр стриктуры пищевода, которая обычно вызывает симптомы дисфагии, составляет 13 мм. Использование проверенной шкалы дисфагии позволяет объективно измерить симптомы и может использоваться для оценки реакции на лечение и получения информации для научных исследований (Таблица 21.1).
1). Максимальный внутренний диаметр стриктуры пищевода, которая обычно вызывает симптомы дисфагии, составляет 13 мм. Использование проверенной шкалы дисфагии позволяет объективно измерить симптомы и может использоваться для оценки реакции на лечение и получения информации для научных исследований (Таблица 21.1).
При подозрении на стриктуру пищевода как этиологию дисфагии первоначальное обследование может начинаться либо с контрастной эзофаграммы, либо с верхней эндоскопии. В случае легких, прерывистых симптомов дисфагии при употреблении определенных продуктов (оценка дисфагии 1 или меньше) большинство гастроэнтерологов переходит к эндоскопии, поскольку этот путь позволяет диагностировать и лечить с помощью одной процедуры. При наличии более выраженной дисфагии к большинству твердой пищи (оценка дисфагии 2 или выше) или неопределенных симптомов проглотите бариевую глотку с дополнительным 12.Следует рассмотреть возможность применения 7-миллиметровой таблетки бария, поскольку она может предоставить дополнительную информацию о местонахождении, вероятной серьезности и характеристиках стриктуры.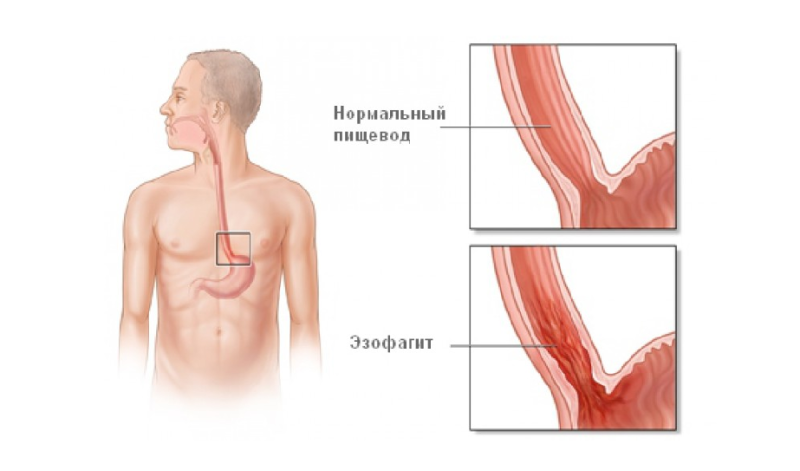 Знание характеристик стриктуры полезно при планировании терапевтической эндоскопической процедуры, включая соответствующий выбор эндоскопа (стандартный по сравнению с детским эндоскопом или бронхоскопом) и оценку потенциальной потребности во флюороскопии и дополнительных эндоскопических принадлежностях. Например, если диаметр просвета меньше 10 мм, но больше 6 мм, детский эндоскоп (5.9 мм) может с большей вероятностью пересечь стриктуру эндоскопически, и было бы полезно иметь под рукой в начале процедуры. Аналогичным образом, при более узких или более сложных (длинных, угловатых или нерегулярных) стриктурах может потребоваться рентгеноскопия и предварительная подготовка к процедуре. Эзофаграмма также может предоставить информацию о крупном нарушении моторики пищевода, результатах, указывающих на ахалазию, или наличии проксимальных поражений, таких как перемычки пищевода или дивертикулы, которые может быть трудно окончательно визуализировать во время эндоскопии.
Знание характеристик стриктуры полезно при планировании терапевтической эндоскопической процедуры, включая соответствующий выбор эндоскопа (стандартный по сравнению с детским эндоскопом или бронхоскопом) и оценку потенциальной потребности во флюороскопии и дополнительных эндоскопических принадлежностях. Например, если диаметр просвета меньше 10 мм, но больше 6 мм, детский эндоскоп (5.9 мм) может с большей вероятностью пересечь стриктуру эндоскопически, и было бы полезно иметь под рукой в начале процедуры. Аналогичным образом, при более узких или более сложных (длинных, угловатых или нерегулярных) стриктурах может потребоваться рентгеноскопия и предварительная подготовка к процедуре. Эзофаграмма также может предоставить информацию о крупном нарушении моторики пищевода, результатах, указывающих на ахалазию, или наличии проксимальных поражений, таких как перемычки пищевода или дивертикулы, которые может быть трудно окончательно визуализировать во время эндоскопии.
Стриктуры обычно делятся на простые и сложные. Простые стриктуры являются очаговыми (<2 см), прямыми и легко разрезаются эндоскопом. Эти стриктуры обычно легко поддаются лечению стандартными методами расширения. 1 Примеры включают кольца Шацки (рис. 21.1), перепонки пищевода (рис. 21.2) и некоторые стриктуры, вызванные рефлюксом (рис. 21.3). Сложные стриктуры бывают изогнутыми, множественными или более длинными (> 2 см), и их обычно невозможно преодолеть с помощью стандартного эндоскопа.Примеры типичных сложных стриктур включают те, которые могут быть результатом хирургического анастомоза (рис. 21.4), лучевой терапии (рис. 21.5), проглатывания каустика (рис. 21.6), абляционной терапии или новообразования.
Простые стриктуры являются очаговыми (<2 см), прямыми и легко разрезаются эндоскопом. Эти стриктуры обычно легко поддаются лечению стандартными методами расширения. 1 Примеры включают кольца Шацки (рис. 21.1), перепонки пищевода (рис. 21.2) и некоторые стриктуры, вызванные рефлюксом (рис. 21.3). Сложные стриктуры бывают изогнутыми, множественными или более длинными (> 2 см), и их обычно невозможно преодолеть с помощью стандартного эндоскопа.Примеры типичных сложных стриктур включают те, которые могут быть результатом хирургического анастомоза (рис. 21.4), лучевой терапии (рис. 21.5), проглатывания каустика (рис. 21.6), абляционной терапии или новообразования.
Рекомендуется лечение воспаления пищевода с помощью ИПП, поскольку воспаление может способствовать появлению симптомов дисфагии так же, как и стриктуры просвета. 2 Основными причинами воспаления пищевода являются рефлюкс, ишемия в результате предшествующей операции, проглатывание каустика и радиационно-индуцированное поражение. Если стриктура возникла из-за воспаления из-за рефлюкса, подавление кислоты необходимо для обеспечения стойкого ответа на дилатацию и предотвращения рецидива стриктуры. Если у пациента сохраняется стойкая дисфагия, несмотря на нормальную эндоскопию верхних отделов и пробу ИПП, следует получить специальную эзофаграмму с таблеткой бария, чтобы исключить легкое сужение просвета, которое могло быть пропущено при эндоскопии и / или манометрии пищевода для оценки моторики. расстройства, включая ахалазию. Более того, внешнее сжатие пищевода опухолями средостения, лимфатическими узлами или сосудистыми структурами может привести к дисфагии и может быть легче диагностировано с помощью контрастной эзофаграммы, чем с помощью эндоскопии верхних отделов.Симптомы, вызванные внешней компрессией, обычно не поддаются долгосрочному устранению с помощью эндоскопической дилатации и могут потребовать установки эндопротеза.
Если стриктура возникла из-за воспаления из-за рефлюкса, подавление кислоты необходимо для обеспечения стойкого ответа на дилатацию и предотвращения рецидива стриктуры. Если у пациента сохраняется стойкая дисфагия, несмотря на нормальную эндоскопию верхних отделов и пробу ИПП, следует получить специальную эзофаграмму с таблеткой бария, чтобы исключить легкое сужение просвета, которое могло быть пропущено при эндоскопии и / или манометрии пищевода для оценки моторики. расстройства, включая ахалазию. Более того, внешнее сжатие пищевода опухолями средостения, лимфатическими узлами или сосудистыми структурами может привести к дисфагии и может быть легче диагностировано с помощью контрастной эзофаграммы, чем с помощью эндоскопии верхних отделов.Симптомы, вызванные внешней компрессией, обычно не поддаются долгосрочному устранению с помощью эндоскопической дилатации и могут потребовать установки эндопротеза.
В некоторых случаях только анамнез может указывать на наличие и этиологию стриктуры пищевода, например, пациенты с предшествующим анамнезом каустических повреждений, лучевой терапии, эзофагэктомии или появления симптомов после эндоскопической терапии пищевода Барретта. или плоскоклеточная дисплазия. Если симптомы возникают в раннем послеоперационном периоде после эзофагэктомии, сужение анастомоза может быть связано с воспалением, которое исчезнет со временем, или, в качестве альтернативы, может быть связано с ранней ишемией, которая может нести значительный риск расхождения раны при агрессивном расширении.
или плоскоклеточная дисплазия. Если симптомы возникают в раннем послеоперационном периоде после эзофагэктомии, сужение анастомоза может быть связано с воспалением, которое исчезнет со временем, или, в качестве альтернативы, может быть связано с ранней ишемией, которая может нести значительный риск расхождения раны при агрессивном расширении.
Дисфагия | Общество желудочно-кишечного тракта
Щелкните здесь, чтобы загрузить эту информацию в формате PDF.
Дисфагия — это медицинский термин, используемый для описания затрудненного глотания. Дисфагия может сделать прием пищи, питье и проглатывание лекарств неудобным и / или небезопасным и может повлиять на качество жизни, поскольку еда часто является социальным опытом.
Глотание — одна из немногих частей процесса пищеварения, которая начинается под нашим сознательным контролем. Это то, что мы делаем много раз в течение дня, но мы не склонны уделять этому много внимания, если оно не перестает работать должным образом. У здорового человека глотание предполагает сложную координацию нескольких мышц, которые обеспечивают поступление пищи, которую мы едим, в желудок.
У здорового человека глотание предполагает сложную координацию нескольких мышц, которые обеспечивают поступление пищи, которую мы едим, в желудок.
Когда что-то прерывает этот нормальный процесс, у вас может развиться дисфагия. Чаще всего дисфагия является симптомом другого состояния, но в некоторых случаях дисфагия является отдельным заболеванием. Есть две основные формы дисфагии. Первый связан с трудностями при начале глотания и перемещением пищи / жидкости / слюны через горло в пищевод (ротоглоточная дисфагия), в то время как другой связан с застреванием пищи в горле или ощущением застревания пищи в горле после начала глотания. (пищеводная дисфагия).
Орофарингеальная дисфагия обычно возникает из-за проблем во рту (ротовая полость) или в области горла между ртом и пищеводом (глотка). Причина дисфагии пищевода обычно связана с пищеводом или верхним отделом желудка (кардия желудка). Обе формы дисфагии могут быть вызваны органической причиной, такой как стриктура или закупорка, или функциональной причиной, при которой нет видимых физических повреждений, вызывающих симптомы, а скорее проблема в мышцах и нервах, координирующих глотание.
Дисфагия — обычное заболевание; он поражает примерно 13,5% населения в целом, но чаще встречается у пожилых людей. По мере того как все больше людей доживают до более старшего возраста, частота дисфагии увеличивается. Он поражает 19–33% людей старше 80 лет и до 50% людей, живущих в домах престарелых. Кроме того, у пожилых людей больше шансов столкнуться с серьезными осложнениями дисфагии, чем у молодых. Наиболее частая жалоба — ощущение комка в горле, при котором нет фактического ограничения прохождения еды или питья (ощущение шара).
Симптомы и осложнения дисфагии
Симптомы включают боль или дискомфорт при глотании, ощущение застревания пищи в горле или груди, кашель, удушье, изжогу, слюнотечение, частое прочищение горла и охриплость голоса. Серьезность и продолжительность симптомов могут сильно различаться у разных людей и во времени.
Некоторые осложнения, которые могут возникнуть, включают недостаточность питания, потерю веса и обезвоживание из-за недостаточного количества еды и питья из-за симптомов. Одним из наиболее серьезных последствий дисфагии является попадание пищи, жидкости или слюны в дыхательные пути, а не в пищевод. Это может привести к кашлю или ощущению удушья, а у некоторых людей могут развиться инфекции грудной клетки или пневмония (аспирационная пневмония). У некоторых людей может также измениться голос.
Одним из наиболее серьезных последствий дисфагии является попадание пищи, жидкости или слюны в дыхательные пути, а не в пищевод. Это может привести к кашлю или ощущению удушья, а у некоторых людей могут развиться инфекции грудной клетки или пневмония (аспирационная пневмония). У некоторых людей может также измениться голос.
Причины дисфагии
В некоторых случаях дисфагия возникает без очевидной причины. Однако дисфагия обычно вызвана заболеванием или состоянием, которое поражает мышцы и нервы языка, рта и горла.В группу риска могут входить следующие лица:
- с аномальными разрастаниями, выпячиваниями, структурными изменениями или повреждением тканей во рту или пищеводе
- те, у кого есть заболевание или расстройство, поражающее нервную систему, включая рассеянный склероз, боковой амиотрофический склероз, болезнь Паркинсона и мышечную дистрофию
- больных гастроэзофагеальной рефлюксной болезнью (ГЭРБ)
- аллергические реакции на пищевые продукты, вызывающие микроскопическое воспаление пищевода (эозинофильный эзофагит)
- перенесших инсульт
- страдающих деменцией или болезнью Альцгеймера
- пожилых людей, которые могут быть слабыми или слабыми или у которых с возрастом развились изменения в мышечной и нервной функциях
Диагностика дисфагии
Чтобы диагностировать дисфагию, ваш врач задаст вам вопросы о ваших симптомах и привычках в еде / питье и изучит вашу историю болезни. Если они подозревают, что у вас дисфагия, они могут провести диагностические тесты.
Если они подозревают, что у вас дисфагия, они могут провести диагностические тесты.
Самым распространенным тестом для диагностики дисфагии пищевода является проглатывание бария. Технический специалист сделает рентгеновские снимки вашего верхнего пищеварительного тракта, пока вы пьете смесь бария и воды. Барий покрывает стенки пищеварительного тракта, позволяя им казаться белыми на рентгеновских снимках и позволяя врачу увидеть структуру и функцию верхних отделов пищеварительного тракта. С помощью этого теста ваш врач может определить как физические, так и функциональные причины дисфагии.
Ваш врач может также порекомендовать динамическое исследование глотания или модифицированную глотку с барием. Чаще всего это используется для диагностики ротоглоточной дисфагии и включает проглатывание продуктов, покрытых смесью бария, и рентген. Это дает более реалистичное представление о том, как функционирует ваше горло, когда вы глотаете разные продукты.
В зависимости от предполагаемой причины дисфагии может потребоваться эндоскопия. Во время этой процедуры ваш врач будет использовать длинную узкую трубку с маленькой камерой, прикрепленной к концу, для просмотра структуры вашего глотки и пищевода, чтобы увидеть, есть ли какие-либо физические аномалии.Вы также можете пройти гибкую эндоскопическую оценку исследования глотания (FEES), которая более полезна для оценки орофарингеальной дисфагии.
Во время этой процедуры ваш врач будет использовать длинную узкую трубку с маленькой камерой, прикрепленной к концу, для просмотра структуры вашего глотки и пищевода, чтобы увидеть, есть ли какие-либо физические аномалии.Вы также можете пройти гибкую эндоскопическую оценку исследования глотания (FEES), которая более полезна для оценки орофарингеальной дисфагии.
Лечение дисфагии
Первым шагом в лечении дисфагии является определение того, что вызывает затруднения при глотании, и последующее лечение этого соответственно. Однако есть несколько вариантов прямого лечения дисфагии, которые могут варьироваться в зависимости от уникальных обстоятельств каждого человека. Лекарства, снижающие кислотность, такие как ингибиторы протонной помпы, могут быть полезны, если кислотный рефлюкс из желудка вверх в пищевод вызывает воспаление или рубцевание.Если это полезно, эти лекарства обычно следует принимать в течение длительного времени, чтобы контролировать рефлюксную кислоту.
Модификации образа жизни и питания
Не всем нужен одинаковый курс лечения. Людям с дисфагией важно сосредоточиться на потреблении продуктов, которые с меньшей вероятностью могут вызвать удушье или аспирацию. Как правило, это более мягкие продукты, которые легко пережевывать и глотать. Некоторым людям с дисфагией может быть полезно изменение текстуры продуктов и / или толщины жидкости.Ваш лечащий врач порекомендует типы продуктов и жидкостей, которые могут лучше всего помочь вам справиться с проблемами глотания. Очень важны хорошие зубы, способность жевать и разбивать пищу, а также медленное питание.
Людям с дисфагией важно сосредоточиться на потреблении продуктов, которые с меньшей вероятностью могут вызвать удушье или аспирацию. Как правило, это более мягкие продукты, которые легко пережевывать и глотать. Некоторым людям с дисфагией может быть полезно изменение текстуры продуктов и / или толщины жидкости.Ваш лечащий врач порекомендует типы продуктов и жидкостей, которые могут лучше всего помочь вам справиться с проблемами глотания. Очень важны хорошие зубы, способность жевать и разбивать пищу, а также медленное питание.
Что касается твердых веществ, как правило, продукты, которые легче проглотить, включают хорошо приготовленные или консервированные фрукты и овощи, нежное мясо, макаронные изделия и рис, супы, йогурт, творог, тофу, хорошо приготовленные бобы, яйца. и влажные продукты.
Трудно проглотить такие продукты, как сухой или грубый хлеб, крекеры, крупы, сухое или твердое мясо, орехи и семена, сырые фрукты и овощи, попкорн и чипсы, а также очень жевательные продукты.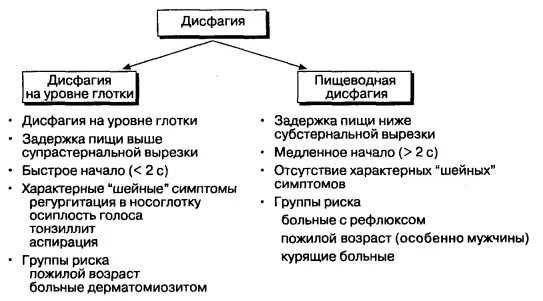
Насколько строго вам нужно соблюдать диету, будет зависеть от тяжести вашей дисфагии. Некоторым людям с ротоглоточной дисфагией может потребоваться сгущение жидкости, которую они пьют, чтобы замедлить скорость их движения во рту и горле. В то время как жидкие жидкости могут быть проблематичными, более густые жидкости, такие как смузи и молочные коктейли, могут быть терпимы.
Может быть полезно есть, сидя прямо, и оставаться в вертикальном положении не менее 30 минут после еды. Хорошо пережевывайте всю пищу и не торопитесь. Ваш врач может направить вас к патологу речи, который научит вас упражнениям, которые помогут сделать глотание легче и безопаснее.
Если у вас дисфагия, запишитесь на прием к зарегистрированному диетологу, который поможет вам определить, какие продукты и жидкости подходят вам. В аптеках продаются коммерческие загустители, которые помогают загущать жидкости до нужной вам консистенции.Resource® ThickenUp® Clear — это инновационный загуститель, предназначенный для быстрого загущения жидкостей, пищевых добавок и продуктов питания для пациентов с дисфагией или затрудненным глотанием.
Ваш лечащий врач может порекомендовать вам жидкие пищевые добавки для перорального применения и другие способы обеспечения организма необходимыми калориями, белком и питательными веществами. В некоторых случаях питание через зонд может быть рекомендовано для всего или части вашего ежедневного питания. Если таблетки или лекарства вызывают затруднения, обсудите с фармацевтом варианты жевательных или жидких лекарств.
Дилатация или хирургия
Хотя обычно это случается редко, в зависимости от причины и тяжести дисфагии, расширение или операция могут быть эффективным лечением. Расширение или растяжение пищевода, выполняемые во время гастроскопии, могут быть полезными, когда дисфагия возникает в результате стриктур, опухолей, сужения пищевода, ахалазии или любых других изменений физической структуры ротовой полости, глотки, пищевода или кардии желудка. Точный метод и тип процедуры будут зависеть от характера проблемы, вызывающей дисфагию, поэтому, пожалуйста, поговорите со своим врачом о любых проблемах, связанных с такими вмешательствами.Иногда предыдущее лучевое лечение груди или шеи или операция на голове или шее по другим причинам может привести к затруднению глотания из-за рубцов.
Перспективы дисфагии
Дисфагия может различаться по степени тяжести, первопричине и продолжительности состояния. Оно может быть хроническим, прогрессирующим, стабильным или временным, в зависимости от того, что вызывает затруднение глотания. Работа с членами вашей медицинской бригады — врачом, дипломированным диетологом, практикующей медсестрой или логопедом — может помочь вам узнать больше о дисфагии и о том, какие варианты подходят вам.
Изображение предоставлено: bigstockphoto.com | обезьянабизнесизображения
Дисфагия — Желудочно-кишечные расстройства — Справочник Merck Professional Edition
Жевание, глотание, дегустация и общение требуют неизменной, скоординированной нервно-мышечной функции во рту, лице и шее. В частности, двигательная функция полости рта заметно снижается с возрастом даже у здоровых людей. Снижение функции может иметь множество проявлений:
Снижение силы жевательных мышц и координации является обычным явлением, особенно среди пациентов с частичными или полными протезами, и может привести к тенденции проглатывать более крупные частицы пищи, что может увеличить риск удушья или аспирации.
Обвисание нижней части лица и губ, вызванное снижением тонуса околоротовых мышц и, у беззубых людей, уменьшением поддержки костей, является эстетической проблемой и может привести к слюнотечению, проливанию пищи и жидкостей и затрудненному закрытию губ во время еды, сна или отдыхает. Сиалорея (подтекание слюны) часто является первым симптомом.
Усиливаются трудности с глотанием. Перемещение пищи изо рта в ротоглотку занимает больше времени, что увеличивает вероятность аспирации.
После возрастных изменений наиболее частыми причинами двигательных нарушений полости рта являются нервно-мышечные расстройства (например, черепные невропатии, вызванные диабетом, инсультом, болезнью Паркинсона, боковым амиотрофическим склерозом, рассеянным склерозом). Ятрогенные причины также вносят свой вклад. Лекарства (например, холинолитики, диуретики), лучевая терапия головы и шеи и химиотерапия могут значительно ухудшить выработку слюны. Гипосаливация — основная причина задержки и нарушения глотания.
Дисфункция оральной моторики лучше всего лечится с помощью междисциплинарного подхода. Могут потребоваться согласованные направления к специалистам в области ортопедической стоматологии, реабилитационной медицины, патологии речи, отоларингологии и гастроэнтерологии.
.


 Сопровождается кашлем, аспирацией. Возникает при неврологических заболеваниях (бульбарный синдром) и поражениях мышц (дерматомиозит, миастения, полиомиелит, амилоидоз).
Сопровождается кашлем, аспирацией. Возникает при неврологических заболеваниях (бульбарный синдром) и поражениях мышц (дерматомиозит, миастения, полиомиелит, амилоидоз). Грыжи пищеводного отверстия диафрагмы, язвы и эрозии пищевода, а также спазмы его мышц также способны повлечь за собой более или менее выраженные нарушения глотания.
Грыжи пищеводного отверстия диафрагмы, язвы и эрозии пищевода, а также спазмы его мышц также способны повлечь за собой более или менее выраженные нарушения глотания.

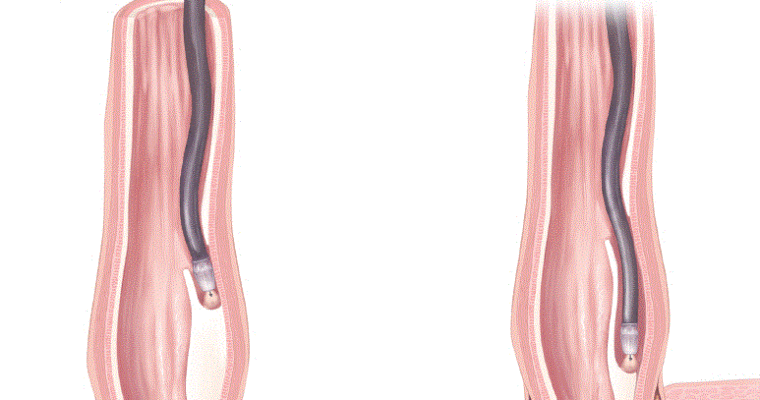

 Также могут сказаться слабые мышцы стенки пищевода.
Также могут сказаться слабые мышцы стенки пищевода. Это вызвано поступлением кислоты из желудка в пищевод. ГЭРБ может вызвать спазмы или рубцевание / сужение пищевода.
Это вызвано поступлением кислоты из желудка в пищевод. ГЭРБ может вызвать спазмы или рубцевание / сужение пищевода.
 Это делает пищевод более заметным на рентгеновском снимке и позволяет врачам оценивать мышечную активность и проверять наличие закупорок.
Это делает пищевод более заметным на рентгеновском снимке и позволяет врачам оценивать мышечную активность и проверять наличие закупорок. Они особенно полезны при подозрении на опухоли спины, шеи, горла или головного мозга.
Они особенно полезны при подозрении на опухоли спины, шеи, горла или головного мозга. Возможно, вам придется принимать эти лекарства в течение длительного периода. Если у вас эозинофильный эзофагит, вам могут потребоваться кортикостероиды.Если у вас спазмы пищевода, могут помочь релаксанты гладких мышц.
Возможно, вам придется принимать эти лекарства в течение длительного периода. Если у вас эозинофильный эзофагит, вам могут потребоваться кортикостероиды.Если у вас спазмы пищевода, могут помочь релаксанты гладких мышц.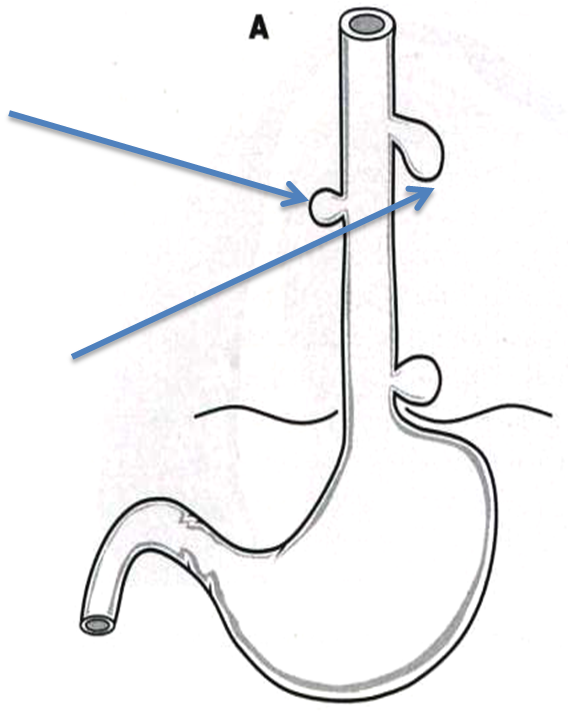 Затем ваш язык поднимается, сдавливая болюс обратно вдоль нёба в верхнюю часть глотки.У вас есть некоторый сознательный контроль над этими действиями.
Затем ваш язык поднимается, сдавливая болюс обратно вдоль нёба в верхнюю часть глотки.У вас есть некоторый сознательный контроль над этими действиями. Это может помочь в диагностике и лечении.
Это может помочь в диагностике и лечении. Также запишите все новые инструкции, которые дает вам ваш провайдер.
Также запишите все новые инструкции, которые дает вам ваш провайдер.
