Что это такое гиперкортицизм — причины, дигностика, симптомы, лечение у женщин, мужчин, детей
access_time0 мин
Гиперкортицизм — нозология, являющаяся следствием нарушения работы гипоталамо-гипофизарно-надпочечниковой системы. В результате сбоя усиливается выработка глюкокортикостероидов — гормонов надпочечников, и формируется характерная клиническая картина заболевания.
Содержание статьи
- Общая информация
- Механизм развития болезни
- Клиническая картина
- Диагностика
- Лечение
- Прогноз и профилактика
Болезнь Иценко Кушинга (гиперкортицизм). Причины, симптомы, современная диагностика и лечение заболевания. :: Polismed.com
Причины, симптомы, современная диагностика и лечение заболевания. :: Polismed.com
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Болезнь Иценко-Кушинга — заболевание, возникающее в результате поражений на уровне головного мозга в области гипоталамуса или гипофиза. Это вызывает увеличение продукции выработки АКТГ (адренокортикотропный гормон, вырабатываемый гипофизом), который чрезмерно усиливает работу надпочечников (парные железы, лежащие на верхней стороне почек). У человека с данной патологией повышается артериальное давление, кожа становится мраморного цвета, а лицо — лунообразной формы, появляются багряно — красные полосы в области живота и бедер, происходит отложения жира в определенных участках тела, нарушается менструальный цикл и т.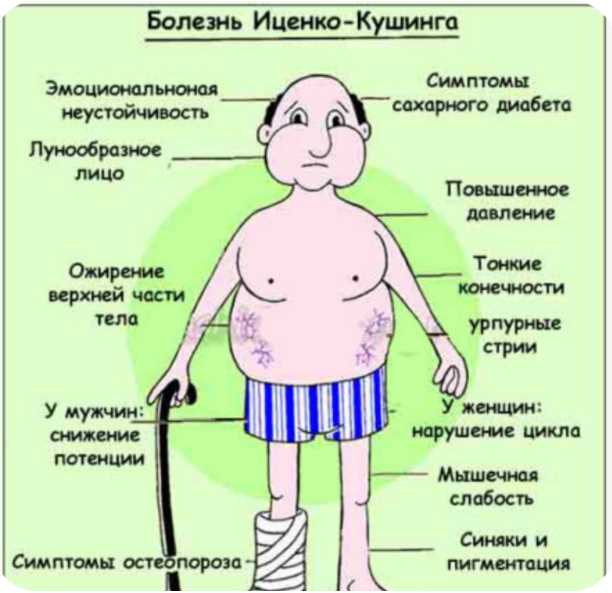 д. Заболевание в 5-10 раз чаще встречается у женщин, чем у мужчин в возрасте 20-40 лет. Оно может наблюдаться у подростков в период полового созревания, а иногда и у детей и людей старше 50 лет. Симптомы болезни были впервые описаны в 1924 г. одесским невропатологом Николаем Иценко и в 1932 г. канадским нейрохирургом Харви Кушингом. Первый ученый предполагал, что причина кроется в нарушении работы гипоталамуса, а второй — связал ее с опухолью гипофиза. В настоящее время доказано, что патология возникает после сбоев в функциях обоих структур головного мозга.
д. Заболевание в 5-10 раз чаще встречается у женщин, чем у мужчин в возрасте 20-40 лет. Оно может наблюдаться у подростков в период полового созревания, а иногда и у детей и людей старше 50 лет. Симптомы болезни были впервые описаны в 1924 г. одесским невропатологом Николаем Иценко и в 1932 г. канадским нейрохирургом Харви Кушингом. Первый ученый предполагал, что причина кроется в нарушении работы гипоталамуса, а второй — связал ее с опухолью гипофиза. В настоящее время доказано, что патология возникает после сбоев в функциях обоих структур головного мозга.
Как работает гипоталамус, гипофиз и надпочечники?
Для того чтобы понять как симптомы болезни Иценго-Кушинга связаны с системой гипоталамус — гипофиз — надпочечники, мы расскажем немного об анатомии и физиологии этих структур организма. Для начала объясним несколько слов:
- Гормон — биологически активное вещество, вырабатываемое специальными органами или клетками в одной части организма и регулирующее деятельность органов и тканей в других частях тела.

- Железа внутренней секреции (эндокринная железа) — орган, вырабатывающий и выделяющий гормоны или другие вещества в кровь.
- Гипоталамус — отдел головного мозга массой 4 г., контролирующий обмен веществ, работу эндокринных и половых желез.
- Гипофиз — железа внутренней секреции, расположена у основания головного мозга человека и оказывает влияние на рост, развитие, обменные процессы организма.
- Надпочечники — парные железы внутренней секреции человека, лежащие на верхней стороне почек.
Гипоталамус разделяют на 3 части. Из средней доли вырабатываются специальные гомоны (рилизинг – факторы), которые тормозят или усиливают работу гипофиза. Эти две структуры головного мозга объединяет портальная система, образованная в результате слияния большого количества капилляров. Именно по ней происходит транспорт рилизинг — факторов.
Гипоталамус регулирует следующие процессы в организме:
- Чувство жажды, голода и насыщения.

- Сон и эмоциональные состояния.
- Половую функцию.
- Дыхание и кровоснабжение.
- Процессы запоминания и обучения.
- Терморегуляцию — совокупность физиологических процессов, направленных на поддержание относительно постоянной температуры тела человека.
- Диурез — количество мочи, выделенное за определенное время. У человека суточный диурез в среднем составляет 1200-1600 мл.
Гипофиз — железа внутренней секреции размером 6×8×15 мм и массой 0,5-0,8 г. Он разделяется на 3 области: передняя (аденогипофиз), промежуточная и задняя.
Передняя доля составляет 75 % от всей массы гипофиза. В ней находится 3 вида клеток:
- Ацидофильные (эозинофильные) — клетки, содержавшиеся в 30-35 % , которые окрашиваются кислыми красителями в красн
Гиперкортицизм
Гиперкортицизм (синдром Кушинга) – клинический синдром, возникающий в случае продолжительного повышенного продуцирования гормонов корой надпочечников или при длительном лечении глюкокортикоидами.
Этиология
Одной из причин развития заболевания является развитие кортикотропиномы или гиперплазии кортикотрофов гипофиза, при этом отмечается повышение уровня восприимчивости к тормозящему действию кортизола с образованием двухсторонней гиперплазии коры надпочечников.
По этой причине повышенная концентрация кортизола не снижает синтез адренокортикотропного гормона (болезнь Кушинга).
Гиперкортицизм, который возник в результате кортизолпродуцирующей опухоли надпочечника, не имеет зависимости от адренокортикотропного гормона (синдром Кушинга).
Некоторые новообразования по неизвестной причине имеют способность синтезировать адренокортикотропный гормон (мелкоклеточный рак лёгких, тимома, некоторые виды опухолей поджелудочной железы) – синдром эктопического синтеза адренокортикотропного гормона.
Патогенез
В основном все нарушения имеют связь с повышенным содержанием кортизола, который при избытке обладает катаболической активностью к белковым структурам большинства тканей. Длительное влияние повышенных концентраций кортизола приводит к дистрофическим и атрофическим изменениям в органах.
Длительное влияние повышенных концентраций кортизола приводит к дистрофическим и атрофическим изменениям в органах.
Активация глюконеогенеза и гликолиза в мышцах и печени сопровождается нарастанием уровня глюкозы в крови с развитием гормонального диабета.
Под влиянием повышенных концентраций кортизола в некоторых отделах организма происходит атрофия жировой ткани, в других – отмечается его отложение.
Действие кортизола на почки сопровождается электролитными нарушениями, снижением уровня калия в крови и задержкой натрия, что является прямой причиной формирования артериальной гипертензии и кардиомиопатии с развитием сердечной недостаточности, нарушениями сердечного ритма.
Эпидемиология
Наиболее распространённым синдромом Кушинга, с которым приходится встречаться, является синдром Кушинга как результат лечения глюкокортикоидными гормонами.
Распространённость болезни Кушинга составляет два впервые выявленных случая на один миллион населения.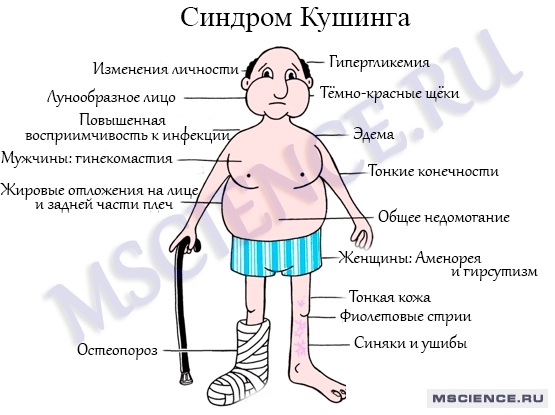
Клиническая картина
Клинические проявления гиперкортицизма зависят от чрезмерного влияния глюкокортикоидов, минералокортикоидов и половых стероидов.
Чрезмерное влияние глюкокортикоидов сопровождается характерным отложением жировой ткани: в межлопаточной области, на лице, животе и груди. На конечностях подкожно-жировая клетчатка истончается. При таком типе распределения жировых отложений вес больного не соответствует критериям ожирения.
Дистрофические изменения волокон коллагена в коже приводит к её истончению и образованию стрий на медиальных поверхностях бёдер, животе, молочных железах, верхнем плечевом поясе.
Дистрофические изменения в мышечных тканях сопровождаются слабостью и уменьшением мышечного объёма на руках и ногах, ягодичные области приобретают сглаженный вид. Ослабление мышц передней стенки живота сопровождается образованием грыж различной локализации. Двигательная активность значительно снижается.
Результатом нарушения белкового обмена можно объяснить длительное незаживление ран, снижение минерализации костей и последующим развитием остеопороза, при котором возникают спонтанные переломы костей, возможны компрессионные переломы тел позвонков и развитие асептического некроза головки бедренной кости.
Повышенное выделение кальция с мочой приводит к развитию конкрементов, затруднению оттока мочи и пиелонефрита.
Вследствие атрофических процессов на слизистой оболочке желудка и двенадцатиперстной кишки происходит формирование язв с опасностью развития кровотечения.
Угнетение глюкокортикоидами иммунной системы сопровождается активизацией хронических очагов инфекции и развитием острых инфекционных заболеваний.
Усиление процессов глюконеогенеза в печени и формирование снижения чувствительности клеточной мембраны к глюкозе приводит к гормональному сахарному диабету.
Психические нарушения сопровождаются эмоциональной раздражительностью, депрессией различной степени выраженности, психозами.
У детей из-за развития нечувствительности к соматотропному гормону отмечается задержка роста.
Избыточная продукция минералокортикоидов сопровождается дисбалансом электролитов: увеличение натрия с развитием артериальной гипертонии, которая трудно поддается коррекции; снижение уровня калия сопровождается нарушениями сердечного ритма и формированием миокардиодистрофии, прогрессирующей сердечной недостаточностью.
Избыток половых гормонов у женщин сопровождается нерегулярным менструальным циклом, ростом волос по мужскому типу, склонностью к угревым высыпаниям, нарушением фертильности.
У мужчин с эстрогенией повышается тембр голоса, формируется гинекомастия, снижается потенция и нарушается фертильность, уменьшается рост волос на лице.
Избыток адренокортикотропного гормона характеризуется усилением пигментации кожи, минимальным развитием подкожно-жировой клетчатки.
Развитие аденомы гипофиза может стать причиной изменения полей зрения, снижения остроты зрения и обоняния, стойких головных болей, не связанных с уровнем артериального давления.
Диагностика
Первоначально проводятся исследования для подтверждения гиперкортицизма: количество кортизола, выделенного с мочой в течение суток, более 100 мкг/дл; неоднократное увеличение уровня кортизола в крови.
Косвенными признаками гиперкортицизма являются повышенный уровень глюкозы в крови, повышение натрия и снижение калия в плазме крови, увеличение выведения кальция с мочой, повышение уровня мочевины.
При сложностях в диагностике проводят мониторирование в течение суток концентрации кортизола и адренокортикотропного гормона, применяется функциональная проба с дексаметазоном.
После подтверждения гиперкортицизма осуществляется определение причины развития нарушений. Проводится магнитно-резонансная томография области турецкого седла, надпочечников, сцинтиграфия надпочечников с применением радиоактивного йодхолестерина.
Дополняющими признаками гиперкортицизма могут быть уменьшение полей зрения, ЭКГ признаки миокардиодистрофии, явления остеопороза.
Для выявления эктопического очага, который продуцирует адренокортикотропный гормон, применяют сцинтиграфию с октреосканом, проводится определение концентрации адренокортикотропного гормона в венозной крови, полученной из различных участков венозной системы.
Дифференциальная диагностика
Первоначально исключаются заболевания со сходными клиническими проявлениями гиперкортицизма (ожирение, поликистоз яичников, климактерические изменения, сахарный диабет второго типа).
В последующем определяются причины гиперкортицизма; необходимо исключить формирование патологических проявлений в результате приёма глюкокортикоидных гормонов при лечении других заболеваний.
Лечение
Центральная форма гиперкортицизма при наличии аденомы гипофиза лечится методом селективной транссфеноидальной аденомэктомии, в случаях выявления макроаденомы применяют транскраниальную аденэктомию с последующей заместительной терапией послеоперационного гипокортицизма.
Гиперкортицизм с центральной формой без аденомы устраняется протонотерапией области гипофиза.
При отсутствии микроаденом возможно применение ингибиторов синтеза стероидов: хлодитана, элиптена, низорала.
Новообразования надпочечников с гормональной активностью, которые являются причиной гиперкортицизма, лечатся оперативными методами с учетом размеров и взаимоотношения с окружающими органами и тканями.
Тактика лечения эктопических очагов с гормональной активностью осуществляется в зависимости от расположения первичной опухоли, наличия метастазов и тяжести гиперкортицизма.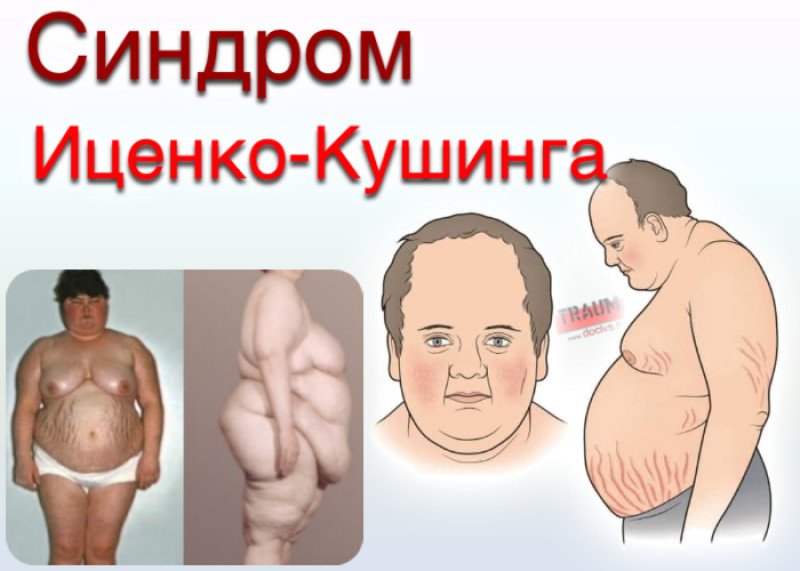
В случае гиперкортицизма, спровоцированного лечением стероидными гормонами, необходимо снизить дозировку стероидов или даже их отменить. Важное значение имеет выраженность патологических нарушений, которые устранялись применением глюкокортикоидных гормонов.
Одновременно проводится симптоматическая терапия выявленных нарушений.
Прогноз
Исход заболевания зависит от формы гиперкортицизма, своевременности и полноты лечебных мероприятий.
Степень отрицательного прогноза имеет зависимость от наличия рисков:
- прогрессирование сердечно-сосудистой патологии;
- остеопороз с развитием деструктивных процессов в костной ткани, патологические переломы, ограничения двигательной активности из-за миодистрофий;
- сахарный диабет и наличие осложнений;
- присоединение и развитие инфекционных процессов как следствие угнетения иммунной системы глюкокортикоидами.
Прогноз при опухолевых формах гиперкортицизма зависит от стадии опухолевого процесса, её локализации и наличия метастазов.
Иценко-Кушинга болезнь (гиперкортицизм) › Болезни › ДокторПитер.ру
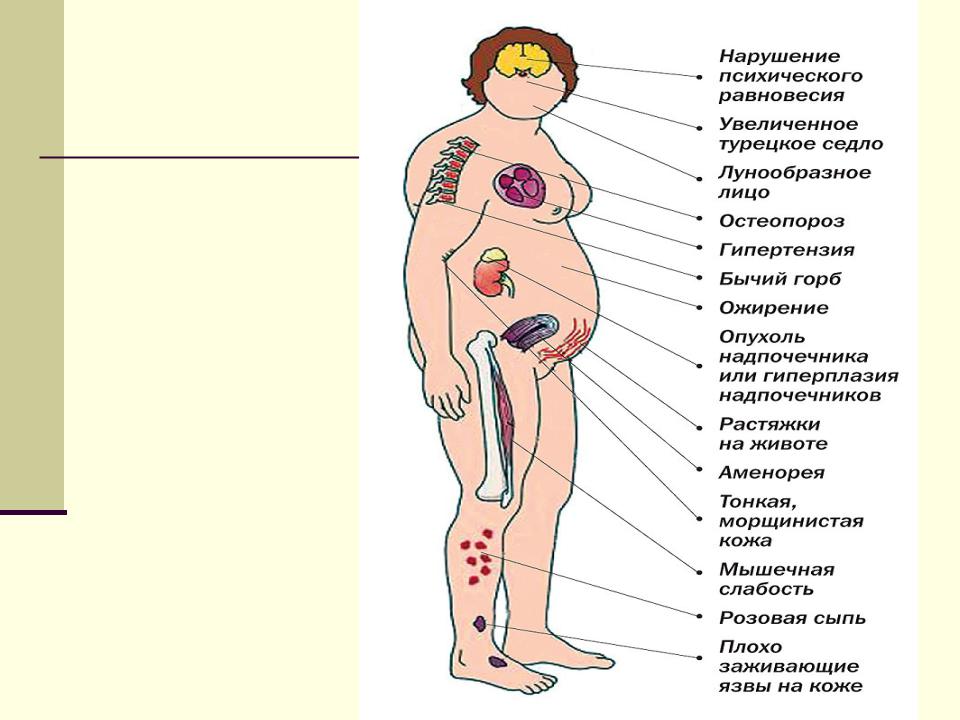
Болезнь Иценко-Кушинга (БИК) — тяжелое многосимптомное заболевание, возникающее в случае нарушения регуляции гипоталамо-гипофизарно-надпочечниковой системы, когда образуется переизбыток гормонов надпочечников — кортикостероидов, и при образовании опухоли гипофиза (кортикотропиномы) или его гиперплазии.
Симптомы этой болезни были описаны в разное время двумя учеными – американским нейрохирургом Харви Кушингом и одесским невропатологом Николаем Иценко.
Американский специалист связал болезнь с опухолью гипофиза, советский ученый предположил, что причина заболевания кроется в изменениях гипоталамуса — участка мозга, отвечающего за взаимодействие нервной и эндокринной систем. Сегодня ученые пришли к мнению, что болезнь Иценко-Кушинга возникает в результате сбоев в работе гипоталамо-гипофизарной системы — оба исследователя оказались правы.
Признаки
Жалобы основаны на проявлениях артериальной гипертензией (головная боль, мелькание «мушек» перед глазами), развивающемся катаболическом синдроме (резкая мышечная слабость, боль в пояснице, невозможность выполнения физической работы) или возникающих на фоне болезни половых расстройствах. Несмотря на специфические изменения внешности, они редко беспокоят пациентов, за исключением случаев, когда у женщин развивается очень заметный гипертрихоз.
Несмотря на специфические изменения внешности, они редко беспокоят пациентов, за исключением случаев, когда у женщин развивается очень заметный гипертрихоз.
Клиническая картина болезни Иценко-Кушинга очень характерна. У больных увеличивается масса тела, перераспределяется подкожно-жировая клетчатка («кушингоидный» тип ожирения) – полнеет область плечевого пояса, надключичных пространств, шейных позвонков («климактерический горбик»), живота. При этом происходит утончение конечностей в результате уменьшения жировой клетчатки и атрофии мышечной ткани. Лицо становится круглым («лунообразным»), щеки – багрово-красного цвета («матронизм»), проявляются трофические изменения кожи с развитием длительно незаживающих язв, ее сухость и повышенное шелушение. На бедрах, груди, плечах, животе появляются своеобразные полосы растяжения – стрии красно-фиолетового цвета. Мельчайшие сосуды – капилляры становятся ломкими, поэтому даже при небольших травмах образуются синяки (гематомы).
Наряду с этим отмечается гиперпигментация кожных покровов в местах трения (шея, локтевые суставы, подмышечные впадины). У женщин часто наблюдается рост волос (гирсутизм) на лице и груди.
У женщин часто наблюдается рост волос (гирсутизм) на лице и груди.
Одним из ранних симптомов являются половые расстройства в виде нарушения менструаций, снижения потенции.
Описание
Одним из грозных проявлений болезни является поражение сердечно-сосудистой системы, в виде развития гипертонии с нарушениями обмена веществ в сердечной мышце. Атрофируются и другие мышцы с соответствующими клиническими проявлениями (например, при атрофии мышц брюшной стенки образуется «лягушачий» живот). Развиваются электролитные нарушения, остеопороз, сахарный диабет.
В результате снижения иммунитета развиваются гнойничковые (акне) или грибковые поражения кожи и ногтей, трофические язвы голеней, хронический и трудно поддающийся лечению пиелонефрит. Ярко выражено нарушение мозговой деятельности (энцефалопатия) в виде эмоционально-личностных сдвигов: от нарушения настроения, сна и до выраженных психозов.
Системный остеопороз представляет собой распространенное и нередко тяжело протекающее проявление гиперкортицизма.
Причины болезни Иценко-Кушинга точно не установлены. Возникает она в любом возрасте, но чаще в 20-40 лет. При этом женщины болеют в 10 раз чаще, чем мужчины, наблюдается зависимость от беременности и родов, а также от травм головного мозга и нейроинфекций.
У 85 % больных обнаруживается аденома передней доли гипофиза, что, по современным представлениям, является первопричиной заболевания.
Опухоли гипофиза (микро-и макроаденомы), воспалительные процессы головного мозга у женщин часто развивается после родов. Опухоли надпочечника (глюкостеромы, глюкоандростеромы), опухоли легких, бронхов, средостения, поджелудочной железы, вырабатывающие адренокортикотропный гормон (АКТГ), синдром эктопической продукции АКТГ вызывают синдром Кушинга, характеризующийся сходными клиническими симптомами.
Диагностика
При подозрении на болезнь Иценко-Кушинга после сбора анамнеза и клинического осмотра у всех больных с помощью методов лабораторной диагностики необходимо подтвердить наличие гиперкортицизма путем определения суточной секреции кортизола крови, содержание свободного кортизола в суточной моче.
В сомнительных случаях проводится малая проба с дексаметазоном (отрицательная малая проба с дексаметазоном и положительная большая дексаметазовая проба позволяют поставить диагноз опухоли гипофиза).
При выявлении повышенной продукции кортизола необходимо провести следующий этап обследования — дифференциальную диагностику между болезнью Иценко-Кушинга, АКТГ-эктопированным синдромом и синдромом Иценко-Кушинга.
Затем производят топическую диагностику с использованием таких методов диагностики, как рентгенографию костей черепа, компьютерной и магнитно-резонансной томографии головного мозга. Применение этих методик позволяет не только определить на ранних стадиях наличие опухоли гипофиза, но и установить ее точную локализацию, размеры, направление роста, взаимоотношение с окружающими тканями.
Также проводят ультразвуковое исследование надпочечников и компьютерную и магнитно-резонансную томографию надпочечников.
При обнаружении (или отсутствии) аденомы гипофиза врач принимает решение о проведении лечения и выборе наиболее подходящего метода.
Лечение
Различают легкую, средней тяжести и тяжелую формы заболевания. Его течение может быть прогрессирующим (развитие всей симптоматики за 6-12 месяцев) и торпидным (симптомы постепенно нарастают в течение 3-10 лет).
Эффективность лечения зависит от точности диагностики, правильной оценки активности гиперкортицизма и тяжести заболевания, а также от индивидуального подхода к выбору методов лечения. Оно должно быть направлено на исчезновение основных клинических симптомов гиперкортицизма, стойкую нормализацию уровня АКТГ и кортизола в плазме крови с восстановлением их суточного ритма и нормализацию кортизола в суточной моче.
При легком и среднетяжелом течении назначают медикаментозное лечение, блокирующее избыточную выработку АКТГ или кортикостероидов или проводят лучевую терапию межуточно-гипофизарной области (гамма-терапия или протонотерапия), с помощью которой удается «подавить» активность гипофиза. Если лучевая терапия неэффективна, проводится хирургическое лечение — удаление опухоли гипофиза. Одной из разновидностей хирургического лечения является разрушение опухоли гипофиза с помощью низких температур (криохирургия). Для этих целей используется жидкий азот, который подводят в область опухоли. При стремительном развитии заболевания и неэффективности терапевтического лечения выполняют операцию по удалению одного или двух надпочечников (адреналэктомия). После этой операции развивается хроническая надпочечниковая недостаточность, что требует постоянной заместительной терапии.
Одной из разновидностей хирургического лечения является разрушение опухоли гипофиза с помощью низких температур (криохирургия). Для этих целей используется жидкий азот, который подводят в область опухоли. При стремительном развитии заболевания и неэффективности терапевтического лечения выполняют операцию по удалению одного или двух надпочечников (адреналэктомия). После этой операции развивается хроническая надпочечниковая недостаточность, что требует постоянной заместительной терапии.
Симптоматическая терапия направлена на компенсацию белкового, минерального и углеводного обмена, контроль артериального давления. Чаще всего в лечении болезни Иценко-Кушинга и синдрома Иценко-Кушинга используют сочетание различных методов: медикаментозного и хирургического лечения, медикаментозной и лучевой терапии и т.д.
© Доктор Питер
Синдром Иценко – Кушинга (лекция) | Древаль А.В.
Лекция посвящена внегипофизарным болезням, вызывающим гиперсекрецию глюкокортикоидов надпочечниками
Для цитирования. Древаль А.В. Синдром Иценко – Кушинга (лекция) // РМЖ. 2016. No 1. С. 2–5.
Древаль А.В. Синдром Иценко – Кушинга (лекция) // РМЖ. 2016. No 1. С. 2–5.
Клинический синдром, который развивается вследствие повышенного содержания глюкокортикоидов в крови, называют синдромом Иценко – Кушинга.
Эндогенный синдром Иценко – Кушинга развивается при аденоме или карциноме коры надпочечников, а также на фоне гиперпродукции адренокортикотропного гормона (АКТГ) опухолью гипофиза или АКТГ-секретирующей опухолью, локализованной вне гипофиза (эктопический АКТГ-синдром), и очень редко при эктопической секреции опухолью кортикотропин-рилизинг-гормона (КРГ).
Ятрогенный (экзогенный) синдром Иценко – Кушинга — частое осложнение терапии глюкокортикоидами, когда их используют как противовоспалительные или иммуносупрессивные средства.
Перечень патологических состояний, при которых продукция глюкокортикоидов повышена, представлен в таблице 1. Следует заметить, что кроме указанных в таблице болезней описан и ряд очень редких генетически детерминированных заболеваний, при которых развивается синдром Иценко – Кушинга.
В данной лекции рассмотрим внегипофизарные болезни, вызывающие гиперсекрецию глюкокортикоидов надпочечниками.
Доброкачественная адренокортикальная аденома
Доброкачественная адренокортикальная аденома обычно инкапсулирована, ее размер – менее 4 см в диаметре. Чаще всего она секретирует только глюкокортикоиды.
Лечение хирургическое — односторонняя адренал-эктомия, которую обычно выполняют лапароскопически. В послеоперационном периоде может развиваться надпочечниковая недостаточность. Это следствие атрофии неудаленного надпочечника из-за подавленной секреции АКТГ на фоне гиперпродукции кортизола аденомой. Длительность заместительной терапии глюкокортикоидами может составлять 2 года.
Прогноз после операции благоприятный, вероятность рецидива низкая.
Адренокортикальная карцинома
Адренокортикальная карцинома обычно более 6 см в диаметре, хотя бывают опухоли и меньшего размера. Нередко на момент выявления обнаруживают локальную инвазию опухоли, возможны метастазы. Чаще всего злокачественная опухоль продуцирует несколько гормонов. Наиболее типичная комбинация — кортизол и андрогены (предшественники), реже – минералокортикоиды или эстрогены.
Нередко на момент выявления обнаруживают локальную инвазию опухоли, возможны метастазы. Чаще всего злокачественная опухоль продуцирует несколько гормонов. Наиболее типичная комбинация — кортизол и андрогены (предшественники), реже – минералокортикоиды или эстрогены.
Лечение карциномы надпочечников необходимо проводить в специализированных центрах, где есть хирурги, онкологи и эндокринологи, имеющие достаточный опыт лечения такого рода больных.
Главным методом лечения служит хирургическое удаление опухоли. После операции может понадобиться заместительная терапия. В случае неполного удаления опухоли и/или метастазов назначают препараты, подавляющие секрецию глюкокортикоидов (метирапон, кетоконазол и др.).
Прогноз неблагоприятный. Несмотря на оперативное лечение, 5-летняя выживаемость составляет 22%, а медиана выживаемости — 14 мес. Если больной получает лечение в специализированных центрах, показатели выживаемости оказываются лучше вследствие комплексного лечения, назначаемого онкологами и эндокринологами.
Синдром Иценко – Кушинга, вызванный эктопическим синтезом АКТГ (эктопический АКТГ-синдром)
Эктопический АКТГ-синдром вызывается в 50% случаев злокачественной мелкоклеточной опухолью легкого. Этот синдром может быть и проявлением нейроэндокринных опухолей, которые локализованы в тимусе (15%), поджелудочной железе (10%) или бронхе (10%). Э
что это такое, симптомы, причины, лечение и прогноз
Из статьи вы узнаете, что такое гиперкортицизм (синдром Иценко-Кушинга), причины патологии, симптомы и клинические проявления, особенности лечения и прогноз.
Общая информация
Синдром Кушинга – это сочетание клинических симптомов, вызванных хроническим повышением уровня кортизола или родственных ему кортикостероидов в крови.
Болезнь Кушинга – это синдром, причиной которого служит избыточная гипофизарная продукция адренокортикотропного гормона (АКТГ), как правило, обусловленная аденомой гипофиза. Типичные симптомы и признаки включают лунообразное лицо и центральный типожирения, тонкие конечности и легко образующиеся синяки. Диагноз устанавливают на основании анамнестических данных о применении кортикостероидов или повышенного уровня кортизола в сыворотке. Лечение зависит от этиологии заболевания.
Диагноз устанавливают на основании анамнестических данных о применении кортикостероидов или повышенного уровня кортизола в сыворотке. Лечение зависит от этиологии заболевания.
Этиология
Гиперфункция коры надпочечников бывает как АКТГ-зависимой, так и АКТГ-независимой.
Причиной АКТГ-зависимого гиперкортицизма может быть:
- Гиперсекреция АКТГ гипофизом (болезнь Кушинга)
- Секреция АКТГ негипофизарной опухолью, такой как мелкоклеточный рак легкого или карциноидная опухоль (эктопический АКТГ-синдром)
- Введение экзогенного АКТГ
АКТГ-независимый гиперкортицизм обычно обусловлен терапевтическим применением кортикостероидов или аденомами и раком надпочечников. Редкими причинами являются первичная пигментная узелковая гиперплазия надпочечников (обычно в подростковом возрасте) и макронодулярная гиперплазия (у пожилых пациентов).
Синдромом Кушинга называют сочетание клинических проявлений избытка кортизола, связанного с любыми причинами, а болезнью Кушинга –только гиперфункцию коры надпочечников, обусловленную избытком гипофизарного АКТГ.
При болезни Кушинга в гипофизе обычно присутствует небольшая аденома.
Симптомы и клинические проявления
Клинические проявления синдрома Кушинга включают:
- Лунообразное лицо с плеторической внешностью
- Центральный тип ожирения с видными надключичным и надшейными скоплениями жировой ткани (бычий горб)
- Обычно очень тонкие конечности и пальцы
Характерна атрофия мышц и слабость. Кожа атрофирована, раны заживают плохо и легко образуются кровоподтеки. На животе можно обнаружить багровые стрии. Часто отмечаются артериальная гипертония, нефрокалькулез, остеопороз, нарушение толерантности к глюкозе, снижение сопротивляемости инфекциям, а также психические отклонения. Дети обычно отстают в росте.
У женщин возможны нарушения менструального цикла. Повышенная продукция андрогенов опухолями надпочечников может приводить у женщин к гипертрихозу, височному облысению и другим проявлениям вирилизации.
youtube.com/embed/_MgzqXr_LRU?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Кто в группе риска?
- Женщины – болезнь Кушинга у них встречается чаще, чем у мужчин.
- Люди в возрасте 25-40 лет.
Диагностика
Для диагностики болезни Кушинга проводят определение уровня следующих гормонов.
- Свободный кортизол в моче в течение суток. Кортизол выводится из организма с мочой в свободном, не связанном с белками плазмы крови виде. Для анализа собирается моча в течение суток. Повышение уровня кортизола выше определенного показателя наблюдается при болезни Кушинга и синдроме Кушинга.
- Кортизол в крови. Повышается при различных стрессовых ситуациях, травмах, физической нагрузке. Выраженное увеличение его концентрации наблюдается при болезни и синдроме Кушинга.
- Адренокортикотропный гормон (АКТГ). Выделяется гипофизом (находится в головном мозге) и стимулирует работу коры надпочечников.
 При болезни Кушинга его содержание повышено в результате развития опухоли гипофиза. При синдроме Кушинга причиной повышения уровня АКТГ могут быть опухоли различных органов, которые продуцируют данный гормон.
При болезни Кушинга его содержание повышено в результате развития опухоли гипофиза. При синдроме Кушинга причиной повышения уровня АКТГ могут быть опухоли различных органов, которые продуцируют данный гормон. - Проба с дексаметазоном. Дексаметазон – синтетический глюкокортикоидный препарат. Суть теста заключается в назначении дексаметазона в течение 4 суток в определенных дозировках. Производятся анализы на содержание свободного кортизола в моче. При болезни Кушинга будет наблюдаться уменьшение уровня свободного кортизола в моче, так как будет снижено производство АКТГ гипофизом. При синдроме Кушинга опухоли различных органов, которые продуцируют АКТГ, не будут реагировать на введение дексаметазона. Уровень свободного кортизола в моче останется прежним. Этот тест помогает отличить повышение АКТГ, вызванное опухолью гипофиза, от опухолей других органов, которые продуцируют АКТГ.
Также проводят другие лабораторные исследования для выявления нарушений, вызванных болезнью Кушинга.
- Глюкоза в крови. При болезни Кушинга может развиваться диабет. Это происходит из-за нарушений углеводного обмена, вызванных высоким уровнем кортизола в крови.
- Калий, натрий, хлор в сыворотке крови. Ионы калия и натрия поддерживают водный баланс в организме, необходимы для сокращения мышц, проведения нервных импульсов. При болезни Кушинга гормональный дисбаланс вызывает повышение уровня натрия и уменьшение уровня калия в крови. Это приводит к увеличению количества жидкости в организме, мышечной слабости и другим нарушениям.
Исследования
- Магнитно-резонансная томография (МРТ). Метод позволяет получить послойные изображения внутренних структур организма. При подозрении на опухоль гипофиза выполняется МРТ головного мозга с внутривенным введением специального контрастного вещества – это повышает информативность исследования. МРТ надпочечников позволяет выявить размеры, строение опухолей и других образований в надпочечниках.
Дополнительные исследования
- Исследование крови из каменистого синуса.
 В некоторых случаях на МРТ головного мозга ткань опухоли не визуализируется. Для доказательства наличия аденомы берут кровь из синуса (части венозной системы мозга), по которому кровь оттекает от гипофиза. Данный синус находится в полости черепа. Для забора крови специальный катетер под контролем рентгена проводят из сосудов бедра в головной мозг. При аденоме гипофиза уровень АКТГ в крови из каменистого синуса выше, чем в крови, взятой из вены руки.
В некоторых случаях на МРТ головного мозга ткань опухоли не визуализируется. Для доказательства наличия аденомы берут кровь из синуса (части венозной системы мозга), по которому кровь оттекает от гипофиза. Данный синус находится в полости черепа. Для забора крови специальный катетер под контролем рентгена проводят из сосудов бедра в головной мозг. При аденоме гипофиза уровень АКТГ в крови из каменистого синуса выше, чем в крови, взятой из вены руки.
Лечение заболевания
При обнаружении опухоли гипофиза проводят лучевую терапию гипофизарной области (гамма-терапия или протонотерапия), при отсутствии эффекта выполняется оперативное лечение – удаление опухоли гипофиза.
При выявлении опухоли надпочечника, продуцирующей избыток кортизола, особое место в лечении занимает подготовка пациента к операции. Затем выполняется удаление опухоли надпочечника.
«Золотым стандартом» является лапароскопическая адреналэктомия. Это современная высокотехнологичная операция, выполняемая с помощью специальной видеотехники, позволяющей провести лечение через миниатюрные проколы в коже, заменяющие травматичные операции с большими разрезами. Это особенно актуально у пациентов с гормональными нарушениями. Данный вид лечения позволяет значительно сократить сроки выздоровления и пребывания в стационаре.
Прогноз
В случаях длительного течения СК (независимо от этиологии) могут возникать сосудистые осложнения вследствие артериальной гипертензии. При наличии нелеченого СК даже лёгкой степени тяжести — смертность повышается в 4 раза (преимущественно по причине сердечно-сосудистых заболеваний и инфекций) по сравнению с общей популяцией. После эффективного оперативного лечения многие из проявлений СК, в т. ч. артериальная гипертензия и сахарный диабет, исчезают или ослабевают на протяжении 12 мес. Повышенный риск летального исхода по причине сердечно-сосудистых заболеваний сохраняется в течение ≈5 лет.
- Удаление аденомы/аденом коры надпочечников приводит к полному исчезновению симптомов СК. Рецидив опухоли происходит из-за повторного роста образования из фрагментов коры надпочечника, оставшихся в жировой ткани, в то же время рецидив радикально удаленной аденомы не возможен. Может быть необходимым периодическое заместительное лечение.
- Билатеральная адреналэктомия при макронодулярной и микронодулярной гиперплазии надпочечников вызывает исчезновение симптомов СК, однако необходима постоянная заместительная терапия. При синдроме Карнея прогноз зависит от вида сопутствующих изменений.
- При раке коры надпочечников прогноз зависит от степени распространенности опухоли и объёма хирургического лечения. У пациентов после билатеральной адреналэктомии обязательна постоянная заместительная терапия.
Источники: msdmanuals.com, helix.ru, gosmed.ru, empendium.com
Редакция сайта
Коллектив авторов с высшим и средним медицинским образованием, имеющих многолетний опыт работы в практической медицине, узкопрофильные специалисты и врачи общей практики.
Что такое гиперкортизолизм (синдром Кушинга)?
Самая важная информация о Корлым
Корлым нельзя принимать беременным женщинам или женщинам, которые могут забеременеть. Прием
Корлым во время беременности приведет к прерыванию беременности. Тест на беременность требуется до
начала Корлыма или если лечение прерывается более чем на 14 дней. Поговорите со своим врачом о том, как
предотвратить беременность.
Сообщите своему врачу и фармацевту обо всех лекарствах, которые вы принимаете, включая лекарства, отпускаемые по рецепту и без рецепта, витамины и травяные добавки.Корлым и некоторые другие лекарства могут влиять друг на друга или вызывать побочные эффекты.
Не принимать Корлым, если:
• вы принимаете определенные лекарства от высокого холестерина, такие как симвастатин (Zocor®) или ловастатин
(Mevacor®), так как Korlym может вызвать опасное повышение уровня этих препаратов в крови
• вы принимаете кортикостероидные препараты, например преднизон для лечения серьезного заболевания
• вы испытали необъяснимое вагинальное кровотечение, изменения в клетках, выстилающих матку
(гиперплазия эндометрия), или рак слизистой оболочки матки (рак эндометрия)
Каковы возможные побочные эффекты Корлыма?
Пациентам, принимающим Корлым, следует наблюдать за побочными эффектами.Потенциальные серьезные побочные эффекты включают признаки
надпочечниковой недостаточности, низкий уровень калия, изменения слизистой оболочки матки, вагинальное кровотечение и
проблемы с электрической системой сердца.
К наиболее частым побочным эффектам Корлым относятся тошнота, усталость, головная боль, низкий уровень калия в крови,
боль в руках и ногах (артралгия), рвота, отек рук и ног (периферический отек), высокое кровяное давление
, головокружение, снижение аппетита и утолщение слизистой оболочки матки (гипертрофия эндометрия
).
Сообщите своему врачу, если у вас есть побочные эффекты, которые вас беспокоят или которые не проходят.
Это далеко не все возможные побочные эффекты Корлыма. За дополнительной информацией обращайтесь к своему врачу или фармацевту
. Для получения медицинской консультации о побочных эффектах обратитесь к врачу.
Перед приемом Корлима проконсультируйтесь с врачом, если вы кормите грудью или планируете кормить грудью.
Полные предупреждения и другая важная информация по технике безопасности доступна в полном руководстве по прописыванию.
Информация и руководство по лекарствам.
Что такое таблетки Корлим® (мифепристон) 300 мг?
Корлым — это лекарство, отпускаемое по рецепту, которое используется для лечения высокого уровня сахара в крови (гипергликемии), вызванного высоким уровнем кортизола
в крови (гиперкортизолизм) у взрослых с эндогенным синдромом Кушинга, которые страдают сахарным диабетом 2 типа
или непереносимостью глюкозы и которые не могут перенести операцию или кому операция не удалась.
Корлым не для людей с сахарным диабетом 2 типа, не вызванным синдромом Кушинга.
Гиперкортизолизм (синдром Кушинга) и Корлим® (мифепристон)
Самая важная информация о Корлым
Корлым нельзя принимать беременным женщинам или женщинам, которые могут забеременеть. Прием
Корлым во время беременности приведет к прерыванию беременности. Тест на беременность требуется до
начала Корлыма или если лечение прерывается более чем на 14 дней. Поговорите со своим врачом о том, как
предотвратить беременность.
Сообщите своему врачу и фармацевту обо всех лекарствах, которые вы принимаете, включая лекарства, отпускаемые по рецепту и без рецепта, витамины и травяные добавки.Корлым и некоторые другие лекарства могут влиять друг на друга или вызывать побочные эффекты.
Не принимать Корлым, если:
• вы принимаете определенные лекарства от высокого холестерина, такие как симвастатин (Zocor®) или ловастатин
(Mevacor®), так как Korlym может вызвать опасное повышение уровня этих препаратов в крови
• вы принимаете кортикостероидные препараты, например преднизон для лечения серьезного заболевания
• вы испытали необъяснимое вагинальное кровотечение, изменения в клетках, выстилающих матку
(гиперплазия эндометрия), или рак слизистой оболочки матки (рак эндометрия)
Каковы возможные побочные эффекты Корлыма?
Пациентам, принимающим Корлым, следует наблюдать за побочными эффектами.Потенциальные серьезные побочные эффекты включают признаки
надпочечниковой недостаточности, низкий уровень калия, изменения слизистой оболочки матки, вагинальное кровотечение и
проблемы с электрической системой сердца.
К наиболее частым побочным эффектам Корлым относятся тошнота, усталость, головная боль, низкий уровень калия в крови,
боль в руках и ногах (артралгия), рвота, отек рук и ног (периферический отек), высокое кровяное давление
, головокружение, снижение аппетита и утолщение слизистой оболочки матки (гипертрофия эндометрия
).
Сообщите своему врачу, если у вас есть побочные эффекты, которые вас беспокоят или которые не проходят.
Это далеко не все возможные побочные эффекты Корлыма. За дополнительной информацией обращайтесь к своему врачу или фармацевту
. Для получения медицинской консультации о побочных эффектах обратитесь к врачу.
Перед приемом Корлима проконсультируйтесь с врачом, если вы кормите грудью или планируете кормить грудью.
Полные предупреждения и другая важная информация по технике безопасности доступна в полном руководстве по прописыванию.
Информация и руководство по лекарствам.
Что такое таблетки Корлим® (мифепристон) 300 мг?
Корлым — это лекарство, отпускаемое по рецепту, которое используется для лечения высокого уровня сахара в крови (гипергликемии), вызванного высоким уровнем кортизола
в крови (гиперкортизолизм) у взрослых с эндогенным синдромом Кушинга, которые страдают сахарным диабетом 2 типа
или непереносимостью глюкозы и которые не могут перенести операцию или кому операция не удалась.
Корлым не для людей с сахарным диабетом 2 типа, не вызванным синдромом Кушинга.
Что такое гиперкортизолизм? (с иллюстрациями)
Гиперкортизолизм, также известный как гиперадренокортицизм или синдром Кушинга, — это состояние, которое возникает, когда организм подвергается воздействию высоких уровней стероидов в течение длительного времени. Используемые стероиды известны как глюкокортикоиды, и они могли вырабатываться в организме из-за болезни или приниматься в качестве лекарства для лечения длительного заболевания. Признаки гиперкортизолизма включают круглое красное опухшее лицо, толстое тело с тонкими руками и ногами, тонкую кожу с фиолетовыми растяжками и высокое кровяное давление.Наиболее частой причиной этого состояния является прием стероидных препаратов, но к другим причинам относятся заболевания надпочечников и опухоль гипофиза головного мозга. Лечение гиперкортизолизма может включать отмену стероидных препаратов, операцию по удалению стероид-продуцирующих опухолей или, реже, прием лекарств.
Гиперкортизолизм также известен как синдром Кушинга.
Гормональные расстройства, такие как гиперкортизолизм, иногда называют эндокринными заболеваниями, поскольку они затрагивают эндокринную систему организма, вырабатывающую гормоны. Гиперкортизолизм — одно из ряда заболеваний, связанных с ожирением, и у людей с этим заболеванием может образовываться избыток жира на лице, животе и над ключицами, а также на верхней части спины, так называемый буйволиный горб. Усталость, перепады настроения, боли и более частые инфекции — все это симптомы, которые могут возникнуть.
Симптомы синдрома Кушинга могут включать перепады настроения и депрессию.
Некоторые заболевания, например артрит, требуют длительного лечения стероидными препаратами, что может привести к гиперкортизолизму.Другая возможная причина — доброкачественная или незлокачественная опухоль, вырабатывающая гормон АКТГ и развивающаяся внутри гипофиза в головном мозге. АКТГ действует на надпочечники, расположенные над почками, заставляя их секретировать чрезмерное количество глюкокортикоидов. Иногда опухоли могут расти в самих надпочечниках и производить высокие уровни глюкокортикоидов. Эти опухоли могут быть доброкачественными или, реже, злокачественными.
Гиперкортизолизм затрагивает эндокринную систему организма, вырабатывающую гормоны.
Лечение гиперкортизолизма зависит от причины заболевания. Если проблема была вызвана лекарствами, возможно, придется отменить их постепенно. Если имеется опухоль гипофиза или надпочечника, по возможности проводится операция по ее удалению.
Гиперкортизолизм — одно из нескольких заболеваний, связанных с ожирением.
Иногда, если опухоль распространилась, полностью удалить ее невозможно. В таких случаях могут использоваться препараты, которые блокируют действие глюкокортикоидов или останавливают их выработку надпочечниками. Если медикаментозное лечение не помогает, возможно, придется удалить надпочечники. Поскольку надпочечники вырабатывают ряд различных гормонов, которые жизненно важны для функционирования организма, возникает необходимость принимать заместительные гормоны на протяжении всей жизни.
В организме есть два надпочечника, которые при правильном функционировании выделяют гормоны, которые помогают регулировать обмен веществ, физическое развитие и стресс.Опухоль, развивающаяся внутри гипофиза головного мозга, может быть причиной гиперкортизолизма.
Что такое кортизол? (с иллюстрациями)
Кортизол — это тип гормона, называемый кортикостероидным гормоном, который вырабатывается организмом. Его иногда называют гормоном «стресса», поскольку люди вырабатывают его в большем количестве при значительном стрессе, особенно во время реакции «бей или беги».Надпочечники, отвечающие за выработку этого гормона, вырабатывают его на разных уровнях в течение дня, но люди, как правило, получают наибольшее количество гормона утром, а с течением дня он уменьшается.
Значительный стресс может привести к повышению уровня кортизола.
Этот гормон стресса выполняет несколько очень положительных действий. Он помогает уменьшить воспаление и может производиться в виде лекарства под названием гидрокортизон. Гидрокортизон можно использовать местно для лечения воспалительного состояния кожи или его можно использовать в инъекционной форме для уменьшения воспаленной ткани. Это очень полезное лечение при многих обстоятельствах.
Уровень кортизола обычно повышается утром и снижается в течение дня.
Дополнительные преимущества кортизола включают его способность предотвращать потерю необходимого натрия. Это также может быть полезно для улучшения кратковременной памяти и помогает печени выводить токсины из организма.
Регулярные упражнения могут помочь снизить уровень кортизола.
Однако этот гормон также делает очень бесполезные вещи. Главными из них являются то, что он повышает кровяное давление, снижает плотность костей, снижает иммунный ответ и потенциально влияет на уровень глюкозы в сыворотке крови. Когда уровень кортизола регулируется и не вырабатывается в больших количествах, эти эффекты, как правило, не причиняют вреда здоровью человека. Для людей с высоким уровнем стресса дополнительное количество этого гормона может быть очень проблематичным, и он может даже снизить уровень серотонина, что помогает обеспечить чувство благополучия и спокойствия.
Синдром Кушинга, вызванный гиперкортизолизмом, может вызвать легкие синяки.
Аномально высокий или аномально низкий уровень этого гормона называется гиперкортизолизмом и гипокортизолизмом соответственно. Гиперкортизолизм может вызвать синдром Кушинга, который приводит к сверхбыстрому увеличению веса, чрезмерному потоотделению, легким синякам и может вызвать психологические расстройства.Гипокортизолизм вызывает болезнь Аддисона, которая может привести к значительной потере веса, сильным мышечным болям, нестабильности настроения и утомляемости. Гидрокортизон внутрь можно использовать для лечения дефицита.
Если не подозревается болезнь Кушинга или Аддисона, люди обычно не сдают анализы на этот гормон, особенно если у них нет никаких симптомов, указывающих на высокий или низкий уровень.Есть несколько исследований, касающихся достоинств изучения этих уровней гормонов, если у человека значительно снизилась плотность костей. Иногда люди вырабатывают гормон в больших количествах. Многие беременные женщины имеют более высокие уровни, и, конечно, болезнь и сильный стресс могут повысить продуктивность.
В связи с тем, что этот кортикостероидный гормон может вырабатываться в нездоровых количествах, когда люди подвергаются сильному стрессу, имеет смысл попытаться уменьшить стресс.Научиться расслабляться с помощью различных методов, избегать ситуаций высокого стресса, когда это возможно, и даже пройти терапию, потенциально может помочь людям меньше беспокоиться. Регулярные занятия спортом также могут помочь снизить его уровень, при условии, что он не является аномально высоким из-за неисправности надпочечников.
Уровень кортизола в крови резко возрастает, когда человек находится в состоянии стресса.
Что такое синдром Кушинга? (с иллюстрациями)
Синдром Кушинга — это состояние, которое возникает в результате чрезмерного содержания стероидных гормонов в организме. Надпочечники, расположенные над почкой, вырабатывают стероидные гормоны, включая кортизол, который регулирует кровяное давление и иммунную систему. Избыточное производство кортизола может вызвать у больного множество симптомов, из которых наиболее распространенным является увеличение веса.
Анализ мочи обычно используется для диагностики синдрома Кушинга.
Кортизол также необходим, чтобы помочь организму справиться со стрессом и поддерживать уровень сахара в крови. Нарушения в гипофизе также могут вызывать синдром Кушинга, поскольку гипофиз может вызывать выработку надпочечниками избытка кортизола. Проблемы с гипофизом обычно являются результатом доброкачественных опухолей, которые можно удалить хирургическим путем.
Увеличение веса — симптом синдрома Кушинга.
Наиболее частым симптомом синдрома Кушинга является увеличение веса на животе, груди и лице. Однако руки и ноги обычно не набирают вес в результате этого состояния. Симптомы синдрома Кушинга разнообразны и варьируются от человека к человеку.
Легкие синяки — один из симптомов синдрома Кушинга.
Симптомы могут включать боль в спине, головные боли и мышечную слабость. В ногах может задерживаться вода, и больной может быть склонен к сильному потоотделению. Кожа может стать тонкой и легко появиться синяк. Может наблюдаться избыток волос на лице и теле и высокое кровяное давление.
Если синдром Кушинга не лечить, это может привести к проблемам с сердцем.
Другие симптомы синдрома Кушинга включают перепады настроения и депрессию. Могут возникать панические атаки и уменьшаться половое влечение. Также были случаи бесплодия и некоторые психологические проблемы.
Диагноз синдрома Кушинга обычно начинается с выявления симптомов.
Симптомы синдрома Кушинга могут проявиться через некоторое время. По этой причине это состояние часто трудно обнаружить, и иногда его ошибочно диагностируют как другое заболевание. Если его не обнаружить и не лечить, это может привести к проблемам с сердцем и почечнокаменным заболеваниям. Ослабленная иммунная система, связанная с синдромом Кушинга, также затрудняет борьбу с другими инфекциями. Синдром Кушинга — редкое заболевание, но может быть серьезным.Это также может проявляться как нежелательный побочный эффект от приема рецептурных стероидов.
Диагностика синдрома Кушинга обычно начинается с выявления симптомов. Необходимо провести тщательный медицинский осмотр и собрать анамнез, а также пройти тесты для выявления избытка кортизола в организме. Может потребоваться госпитализация, поскольку для постановки диагноза необходимы различные анализы крови и мочи, а также сканирование.
Лечение будет зависеть от причин заболевания и уровня избытка гормонов в организме. Если медицинские стероиды вызвали заболевание, инъекции стероидов будут прекращены. Для устранения любых доброкачественных опухолей, появляющихся на гипофизе, может потребоваться хирургическое вмешательство или лучевая терапия.Если опухоль злокачественная, будет использована химиотерапия. Процесс выздоровления зависит от конкретного случая и может длиться от нескольких недель до нескольких лет.
Симптомы синдрома Кушинга могут включать перепады настроения и депрессию.
Гиперкортизолизм — RightDiagnosis.com
Введение: гиперкортизолизм
Описание гиперкортизолизма
Гиперкортизолизм (заболевание):
Синдром Кушинга — это заболевание надпочечников, приводящее к избыточной секреции кортизола.
Это означает, что здесь тоже … еще
Гиперкортизолизм: См. Также:
Синдром Кушинга:
»Введение: синдром Кушинга
»Симптомы синдрома Кушинга.
»Причины синдрома Кушинга
»Лечение синдрома Кушинга
Гиперкортизолизм: Состояние, вызванное длительным воздействием избыточных уровней кортизола (ГИДРОКОРТИЗОНА) или других глюкокортикоидов из эндогенных или экзогенных источников.Для него характерно ОЖИРЕНИЕ верхней части тела; ОСТЕОПОРОЗ; ГИПЕРТЕНЗИЯ; САХАРНЫЙ ДИАБЕТ; ГИРСУТИЗМ; АМЕНОРЕЯ; и избыток жидкости в организме. Эндогенный синдром Кушинга или спонтанный гиперкортизолизм делится на две группы: вызванные избытком АДРЕНОКОРТИКОТРОПИНА и те, которые не зависят от АКТГ.
Источник: База данных болезней.
Гиперкортизолизм : комплекс симптомов и признаков, вызванных чрезмерным производством или введением гидрокортизона или его полусинтетических аналогов.
Источник: CRISP
Гиперкортизолизм: связанные темы
Эти темы о медицинских состояниях или симптомах могут иметь отношение к
медицинская информация при гиперкортизолизме:
Гиперкортизолизм: редкое заболевание
Управление редких заболеваний (ORD) Национального института здоровья (NIH)
Гиперкортизолизм внесен в список «редких заболеваний» Управлением
Редкие заболевания (ORD) Национального института здоровья
(НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США). Это означает, что гиперкортизолизм или подтип гиперкортизолизма,
затрагивает менее 200 000 человек среди населения США.
Источник — Национальные институты здравоохранения (NIH).
Ophanet
Ophanet, консорциум европейских партнеров,
в настоящее время определяет редкое состояние, когда он влияет на 1 человека на 2000.
Они перечисляют Гиперкортизолизм как «редкое заболевание».
Источник — Orphanet
Гиперкортизолизм как заболевание
Гиперкортизолизм : Другое название синдрома Кушинга (или тесной связи с заболеваниями).
»Введение: синдром Кушинга
»Симптомы синдрома Кушинга.
»Причины синдрома Кушинга
»Лечение синдрома Кушинга
Гиперкортизолизм: заболевания, связанные с ним
Гиперкортизолизм : Гиперкортизолизм указан в нашей базе данных как тип (или связанный с) следующих заболеваний:
Причины гиперкортизолизма
Некоторые из причин гиперкортизолизма включены в список ниже:
См. Полный список из 16
причины гиперкортизолизма (синдром Кушинга)
,00
Симптомы гиперкортизолизма (синдрома Кушинга)
Некоторые из симптомов гиперкортизолизма проявляются:
- Специфические симптомы Кушинга в детском или подростковом возрасте:
См. Полный список из 77
симптомы гиперкортизолизма (синдром Кушинга)
Лечение гиперкортизолизма (синдрома Кушинга)
Лечения гиперкортизолизма (синдрома Кушинга) включают:
- Лечение опухолей — различные методы лечения направлены на лечение основной опухоли, вызывающей заболевание:
- Хирургия
- Транссфеноидальная аденомэктомия — удаление опухоли гипофиза
- Радиация
- Облучение гипофиза
См. Полный список из 15
лечение гиперкортизолизма
Лечение гиперкортизолизма: Для получения дополнительной информации о лечении гиперкортизолизма см. Лечение синдрома Кушинга (гиперкортизолизм).
Гиперкортизолизм: выдержки из статей
о синдроме Кушинга
Синдром Кушинга: NIDDK (Отрывок)
Синдром Кушинга — это гормональное нарушение, вызванное:
при длительном воздействии на ткани организма кайфом.

 Причины, симптомы, современная диагностика и лечение заболевания. :: Polismed.com
Причины, симптомы, современная диагностика и лечение заболевания. :: Polismed.com

 При болезни Кушинга в гипофизе обычно присутствует небольшая аденома.
При болезни Кушинга в гипофизе обычно присутствует небольшая аденома. При болезни Кушинга его содержание повышено в результате развития опухоли гипофиза. При синдроме Кушинга причиной повышения уровня АКТГ могут быть опухоли различных органов, которые продуцируют данный гормон.
При болезни Кушинга его содержание повышено в результате развития опухоли гипофиза. При синдроме Кушинга причиной повышения уровня АКТГ могут быть опухоли различных органов, которые продуцируют данный гормон. В некоторых случаях на МРТ головного мозга ткань опухоли не визуализируется. Для доказательства наличия аденомы берут кровь из синуса (части венозной системы мозга), по которому кровь оттекает от гипофиза. Данный синус находится в полости черепа. Для забора крови специальный катетер под контролем рентгена проводят из сосудов бедра в головной мозг. При аденоме гипофиза уровень АКТГ в крови из каменистого синуса выше, чем в крови, взятой из вены руки.
В некоторых случаях на МРТ головного мозга ткань опухоли не визуализируется. Для доказательства наличия аденомы берут кровь из синуса (части венозной системы мозга), по которому кровь оттекает от гипофиза. Данный синус находится в полости черепа. Для забора крови специальный катетер под контролем рентгена проводят из сосудов бедра в головной мозг. При аденоме гипофиза уровень АКТГ в крови из каменистого синуса выше, чем в крови, взятой из вены руки.