Определена главная опасность для жизни при коронавирусе — Российская газета
Ослабленный иммунитет — главный враг жизни и здоровью человека при коронавирусе, считает главный аллерголог-иммунолог Минздрава России, академик РАН Рахим Хаитов.
«Существует более 200 разновидностей ОРЗ и ОРВИ, поражающих наш дыхательный тракт, верхние дыхательные пути, а в случае осложнений — наши легкие. Коронавирусы тоже бывают разные, большинство — менее опасные, чем COVID-19. Многие из них вызывают обычную простуду, которая проходит в течение нескольких дней без специфичного течения, поэтому ранее отсутствовала необходимость в создании вакцины», — рассказал он в интервью, которое размещено на сайте Минздрава.
Академик напомнил, что до прихода COVID-19 самый большой вред здоровью человека наносил вирус гриппа. Сейчас к вирусам, которые поражают дыхательные пути, добавилась коронавирусная инфекция. Поэтому очень важно осенью сделать прививку от гриппа. Хаитов подчеркнул, что крайне важно сейчас и укреплять иммунитет. Ведь если иммунная система в порядке и нормально функционирует, то люди либо не болеют, либо легко переносят болезнь. По словам ученого, опыт показывает, что тяжело болели или умирали от коронавирусной инфекции люди со слабой иммунной системой, иммунодефицитом. На иммунную систему человека влияет множество факторов: стрессовые состояния, хронические инфекции, опухоли, ожоги. Также бывают первичные причины — врожденные генетические пороки, но они сейчас успешно диагностируются и лечатся.
Ведь если иммунная система в порядке и нормально функционирует, то люди либо не болеют, либо легко переносят болезнь. По словам ученого, опыт показывает, что тяжело болели или умирали от коронавирусной инфекции люди со слабой иммунной системой, иммунодефицитом. На иммунную систему человека влияет множество факторов: стрессовые состояния, хронические инфекции, опухоли, ожоги. Также бывают первичные причины — врожденные генетические пороки, но они сейчас успешно диагностируются и лечатся.
Когда иммунитет начинает давать сбой, человек может это почувствовать. Например, он часто простужается (более 15-20 раз в году возникает насморк, заболевания верхних и нижних дыхательных путей). Для укрепления иммунитета рекомендуются препараты, изготовленные на основе доказательной медицины.
Академик отметил, что сейчас крайне важно строго соблюдать карантинные меры: маски, перчатки и избегать мест скопления людей. 90% заболевших сейчас — это возвращающиеся с отдыха, которые привезли инфекцию. «В Китае только за счет очень жесткой дисциплины уже почти нет коронавируса», — добавил Хаитов.
«В Китае только за счет очень жесткой дисциплины уже почти нет коронавируса», — добавил Хаитов.
«Коронавирус очень быстро проникает в нижние дыхательные пути, поражает альвеолы, вызывая воспаление – пневмонию»
По мнению специалиста, главная особенность COVID-19 состоит в скорости проникновения и поражения дыхательных путей, вызывая пневмонию — воспаление легких. При этом большинство инфицированных болеют обычным острым вирусным заболеванием, лечатся витаминами, жаропонижающими, отхаркивающими лекарствами и выздоравливают. Им рекомендовано лечится дома, не обращаясь в больницы и поликлиники.
Пневмония при коронавирусе развивается быстрее, чем при сезонном гриппе и при свином гриппе. Тяжелое течение заболевания характерно, в основном, для групп риска: людей старше 60 лет, больных с такими хроническими заболеваниями как диабет, хроническая сердечно-сосудистая недостаточность, обструктивная болезнь легких, системные заболевания, ведущие к снижению иммунитета. С таким грузом заболеваний справиться с тяжелой пневмонией гораздо труднее, так как сами эти заболевания заставляют работать другие органы (почки, печень, сердце) на пределе возможностей. Кроме того, вирус covid-19 устойчив на различных материалах, таких как банкноты, однако на других поверхностях, в особенности металлических, вирус погибает в течение нескольких часов. Контагиозность этого вируса, способность заражать окружающих достаточно высока. Поэтому карантинные меры, с точки зрения вирусологов, вполне оправданы.
С таким грузом заболеваний справиться с тяжелой пневмонией гораздо труднее, так как сами эти заболевания заставляют работать другие органы (почки, печень, сердце) на пределе возможностей. Кроме того, вирус covid-19 устойчив на различных материалах, таких как банкноты, однако на других поверхностях, в особенности металлических, вирус погибает в течение нескольких часов. Контагиозность этого вируса, способность заражать окружающих достаточно высока. Поэтому карантинные меры, с точки зрения вирусологов, вполне оправданы.
Олег Розенберг рассказал, что в публикации в журнале Science от 23 марта 2020 г. Jop de Vriese сообщил, что группа исследователей из Нидерландов собирается на 1000 добровольцев здоровых медсестер и врачей проверить гипотезу о том, что вакцинация против туберкулеза, которую в СССР и России делают всем новорожденным и повторяют ее в возрасте 7 лет, стимулирует иммунитет ко многим вирусным и бактериальным заболеваниям и может существенно повысить устойчивость к коронавирусной инфекции.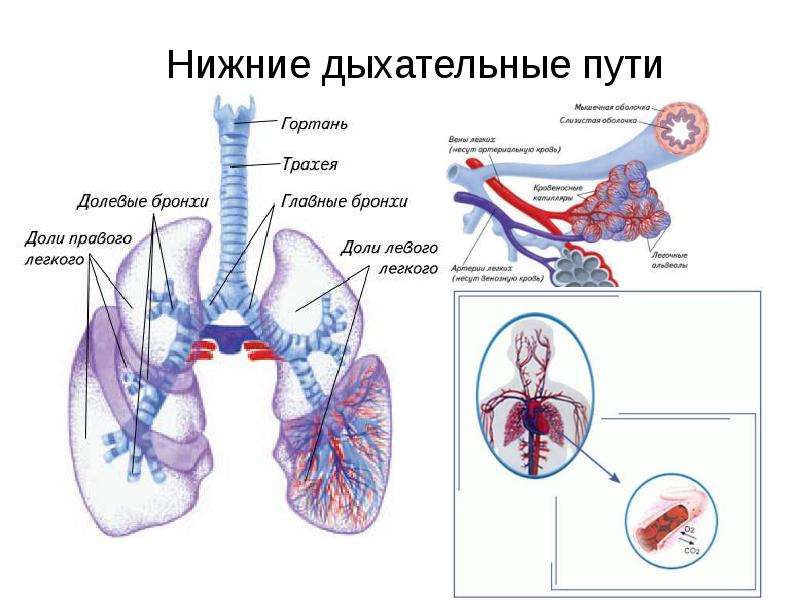 Предпосылки для этого исследования имеются в работах датских ученых, в которых показано, что вакцинация против туберкулеза известной вакциной BCG защищает от 30% инфекционных агентов, включая вирусы в течение первого года после вакцинации.
Предпосылки для этого исследования имеются в работах датских ученых, в которых показано, что вакцинация против туберкулеза известной вакциной BCG защищает от 30% инфекционных агентов, включая вирусы в течение первого года после вакцинации.
Поездка российских специалистов в Италию позволит нашим специалистам получить необходимый опыт работы с тяжелыми больными коронавирусной пневмонией. Этот опыт особенно важен на фоне отсутствия специфического противовирусного препарата. Сегодня в распоряжении врачей только реанимационные мероприятия, аппараты искусственной вентиляции легких и антибиотики, необходимые в условиях частого сочетания вирусной пневмонии и присоединившейся к ней бактериальной флоры.
«У каждого вируса есть свои особенности, — рассказывает Олег Розенберг. — Вирус Эбола характеризуется высокой смертностью и погибает вместе с больным. Поэтому эпидемии Эболы были недолгими и поражали отдельные регионы. Вирус иммунодефицита человека (ВИЧ) живет в инфицированном человеке долго, может не проявлять себя годы и его носитель может заразить большое количество здоровых людей.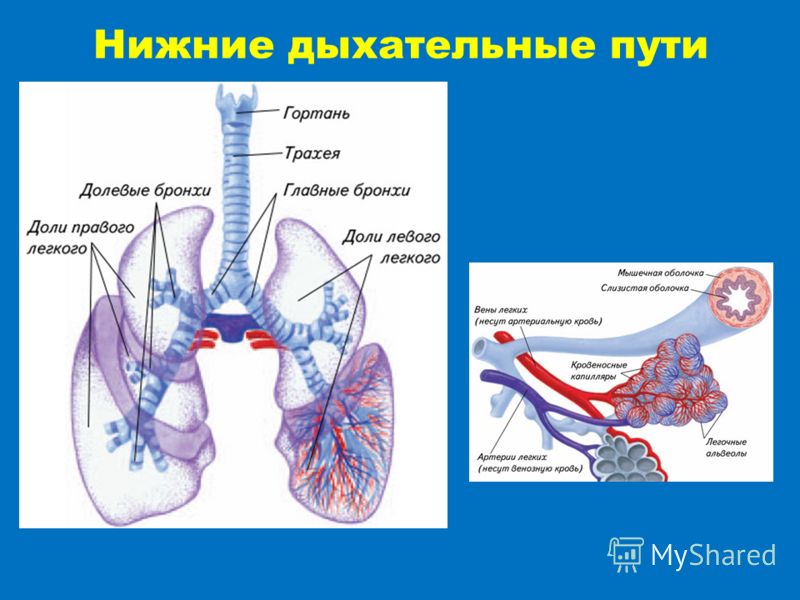 Вирус свиного гриппа (A/h2N1) вызвал пандемию в 2009 — 2010 гг. среди молодых людей – не старше 50 лет, больных ожирением второй-третьей степени и беременных. Последних было до 15% и они болели очень тяжело. Те, кто из-за тяжести пневмонии и состояния попадал на ИВЛ и у них развивался некардиогенный (не сердечный отек легких) в 45 — 50% случаев умирали. Если таким больным к противовирусной терапии добавляли российский препарат сурфактанта – они значительно меньше дней находились на ИВЛ и выздоравливали».
Вирус свиного гриппа (A/h2N1) вызвал пандемию в 2009 — 2010 гг. среди молодых людей – не старше 50 лет, больных ожирением второй-третьей степени и беременных. Последних было до 15% и они болели очень тяжело. Те, кто из-за тяжести пневмонии и состояния попадал на ИВЛ и у них развивался некардиогенный (не сердечный отек легких) в 45 — 50% случаев умирали. Если таким больным к противовирусной терапии добавляли российский препарат сурфактанта – они значительно меньше дней находились на ИВЛ и выздоравливали».
Препарат легочного сурфактанта, созданный в Центре им. Гранова, использовали при лечении тяжелых вирусных пневмоний при свином гриппе. Его создали при поддержке Минздрава РФ в 2000 году. Сейчас он входит в Перечень жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП). Его планируют использовать в ряде регионов при лечении коронавирусной инфекции COVID-19. При появлении сведений об эффективности раннего профилактического использования этого препарата, в начале заболевания, до развития пневмонии, появится уверенность в необходимости его широкого применения в регионах, где возникнет эпидемическая ситуация.
Обструкция нижних дыхательных путей — Симптомы, диагностика и лечение
Обструкция нижних дыхательных путей (ОНДП) может проявляться самыми разными способами, а пациентам часто ошибочно ставят диагноз «астма» или «хроническая обструктивная болезнь легких». Для установления диагноза необходима высокая степень подозрения.
Подход к пациенту должен быть неотложным, а особое внимание следует уделить защите дыхательных путей. Как только это будет достигнуто, можно использовать различные вмешательства в дыхательные пути, включая бронхоскопию, механическую циторедукцию, баллонную бронхопластику и стентирование.
Эффективными дополнительными исследованиями являются визуализация грудной клетки при помощи рентгенографии и компьютерной томографии, а также анализ петли «поток-объем».
Окончательный диагноз требует проведения диагностической бронхоскопии, которая позволяет исследовать дыхательные пути и оценить степень поражения или наличие инородного тела, характер отделяемого, а диагностическую биопсию следует проводить при наличии показаний. Проведение агрессивного эндоскопического лечения опытным эндоскопистом не исключает, в случае необходимости, выполнения последующих хирургических процедур.
Проведение агрессивного эндоскопического лечения опытным эндоскопистом не исключает, в случае необходимости, выполнения последующих хирургических процедур.
Многосторонний подход к лечению с привлечением пульмонолога, отоларинголога, торакального хирурга, торакального радиолога и интервенционного бронхоскописта является ключом к кратковременному и долговременному успеху.
Различие между злокачественной и незлокачественной ОНДП является очень важным, поскольку влияет на прогноз и терапевтический подход. При подозрении или подтверждении злокачественного развития следует получить заключение онколога и лучевого терапевта.
Хирургическую резекцию можно рассматривать у пациентов, которые с большой вероятностью перенесут хирургическое вмешательство, с проявлениями доброкачественного новообразования или операбельных злокачественных новообразований. Помощь торакального хирурга с опытом в лечении комплексного заболевания дыхательных путей является неоценимой.
Обструкция дыхательных путей (ОДП) связана с разного рода обструктивными процессами, препятствующими прохождению воздушного потока через центральные дыхательные пути, трахею и главные бронхи. ОДП может возникать на фоне злокачественного или доброкачественного новообразования и является значимой причиной заболеваемости и смертности с существенным влиянием на качество жизни. Поскольку ОДП часто клинически проявляется в виде угрожающей жизни дыхательной недостаточности, некоторые эксперты рекомендуют использовать термин «не злокачественный» вместо «доброкачественный».[1]Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297.
ОДП может возникать на фоне злокачественного или доброкачественного новообразования и является значимой причиной заболеваемости и смертности с существенным влиянием на качество жизни. Поскольку ОДП часто клинически проявляется в виде угрожающей жизни дыхательной недостаточности, некоторые эксперты рекомендуют использовать термин «не злокачественный» вместо «доброкачественный».[1]Ernst A, Feller-Kopman D, Becker HD, et al. Central airway obstruction. Am J Respir Crit Care Med. 2004;169:1278-1297.
http://www.ncbi.nlm.nih.gov/pubmed/15187010?tool=bestpractice.com
Главный санврач объяснила, почему Covid-19 не выявляется при пневмонии: КВИ опускается в нижние дыхательные пути
Главный государственный санитарный врач Казахстана Айжан Есмагамбетова объяснила, почему зачастую у больных пневмонией ПЦР-тест показывает отрицательный результат.
В июне текущего года число летальных случаев от пневмоний выросло до 628.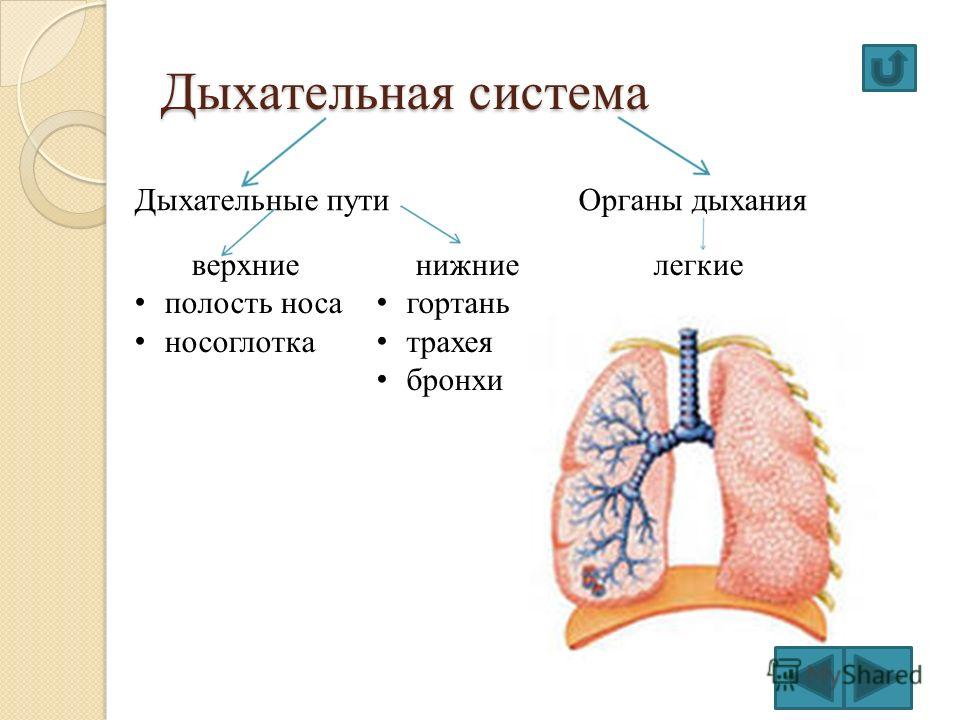 Заболеваемость пневмонией за 6 месяцев 2020 года в сравнении с аналогичным периодом 2019 года выросла на 55%, в июне отмечается рост в четыре раза.
Заболеваемость пневмонией за 6 месяцев 2020 года в сравнении с аналогичным периодом 2019 года выросла на 55%, в июне отмечается рост в четыре раза.
«При ПЦР-исследовании больных с диагностированной пневмонией в последнее время мы отмечаем, что результат ПЦР-теста бывает отрицательным. Это, в принципе, допустимо, потому что КВИ-инфекция с верхних дыхательных путей опускается в нижние дыхательные пути, тогда ПЦР-тест не всегда показывает результат», – отметила главный санврач страны.
По её словам, чтобы больные получали своевременно лечение, в клинический протокол ввели понятие «вероятный случай КВИ». Независимо от результата ПЦР-тестирования больные получают противовирусное лечение, как при Covid-19, в соответствии с клиническим протоколом.
Читайте также: Управздрав Мангистауской области о пневмонии у пациентов без Covid-19: Возможно, произошла мутация вируса
Как лечиться дома от пневмонии, вызванной Covid-19
Надо ли сдавать ПЦР-тест и почему пациентов с ОРВИ относят к носителям Covid-19?
«Если говорить о качестве тестов или качестве проводимых лабораторных исследований, у нас в стране есть национальная референс-лаборатория, и все лаборатории, которые проводят исследования на КВИ, независимо от форм собственности, в обязательном порядке направляют часть своих проб в эту референс-лабораторию для проверки качества проводимых ими исследований.
И на сегодня у нас нет данных, которые бы подтверждали, что наши тесты невалидны или исследования проводятся с какими-то ошибками», – отметила Айжан Есмагамбетова.
Она добавила, что сегодня в Казахстане проводят исследования, чтобы выяснить причину роста заболеваемости пневмонией и то, какими возбудителями она вызвана.
«Вирус очень быстро проникает в нижние дыхательные пути» › Новости Санкт-Петербурга › MR-7.ru
Олег Розенберг, руководитель Лаборатории медицинской биотехнологии Российского научного центра радиологии и хирургических технологий им. академика А.М. Гранова считает, что главная особенность COVID-19 состоит в скорости проникновения и поражения дыхательных путей, вызывая пневмонию — воспаление легких.
По его словам, большинство инфицированных болеют обычным острым вирусным заболеванием, лечатся витаминами, жаропонижающими, отхаркивающими лекарствами и выздоравливают. Им рекомендовано лечиться дома, не обращаясь в больницы и поликлиники.
Пневмония при коронавирусе развивается быстрее, чем при сезонном гриппе и при свином гриппе. Тяжелое течение заболевания характерно, в основном, для групп риска: людей старше 60 лет, больных с такими хроническими заболеваниями, как диабет, хроническая сердечно-сосудистая недостаточность, обструктивная болезнь легких, системные заболевания, ведущие к снижению иммунитета.
Эти заболевания заставляют работать другие органы (почки, печень, сердце) на пределе возможностей. Кроме того, вирус covid-19 устойчив на различных материалах, таких как банкноты, однако на других поверхностях, в особенности металлических, вирус погибает в течение нескольких часов.
Способность вируса заражать окружающих достаточно высока, поэтому карантинные меры, с точки зрения вирусологов, вполне оправданы.
Олег Розенберг рассказал, что группа исследователей из Нидерландов собирается на 1 тысяче добровольцев проверить гипотезу, что вакцинация против туберкулеза, которую в СССР и России делают всем новорожденным и повторяют ее в возрасте 7 лет, стимулирует иммунитет ко многим вирусным и бактериальным заболеваниям и может существенно повысить устойчивость к коронавирусной инфекции.
Ранее датские ученые выяснили, что вакцинация против туберкулеза известной вакциной BCG защищает от 30% инфекционных агентов, включая вирусы в течение первого года после вакцинации.
У каждого вируса есть свои особенности, рассказывает Олег Розенберг.
- Вирус Эбола характеризуется высокой смертностью и погибает вместе с больным. Поэтому эпидемии Эболы были недолгими и поражали отдельные регионы.
- Вирус иммунодефицита человека (ВИЧ) живет в инфицированном человеке долго, может не проявлять себя годы и его носитель может заразить большое количество здоровых людей.
- Вирус свиного гриппа (A/h2N1) вызвал пандемию в 2009—2010 гг. среди молодых людей не старше 50 лет, больных ожирением второй-третьей степени и беременных. Последних было до 15% и они болели очень тяжело. Те, кто из-за тяжести пневмонии и состояния попадал на ИВЛ и у них некардиогенный (не сердечный отек легких) в 45−50% случаев умирали. Если таким больным к противовирусной терапии добавляли российский препарат сурфактанта — они значительно меньше дней находились на ИВЛ и выздоравливали.

Препарат легочного сурфактанта использовали при лечении тяжелых вирусных пневмоний при свином гриппе. Его создали при поддержке Минздрава РФ в 2000 году. Сейчас он входит в Перечень жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП). Его планируют использовать в ряде регионов при лечении коронавирусной инфекции COVID-19.
День 2. Основная информация об инфекции коронавируса — CompassionLink
День 2. Основная информация об инфекции коронавируса
Новелл коронавирус попадает от зараженного человека посредством зараженных капель, выделяемых больным через нос и рот в воздух. Здоровый человек, вдыхая инфицированный воздух заражает верхние и нижние дыхательные пути (воздушно капельным путем). После попадания в дыхательные пути, в течение всего лишь десяти минут вирус прицепляется к поражаемой клетке. На внешней мембране вируса существуют белковые шипы, цепляющиеся за белковые рецепторы особых клеток.
Вирус быстро захватывает механизм инфицированной клетки и заставляет его производить миллионы копий нового вируса.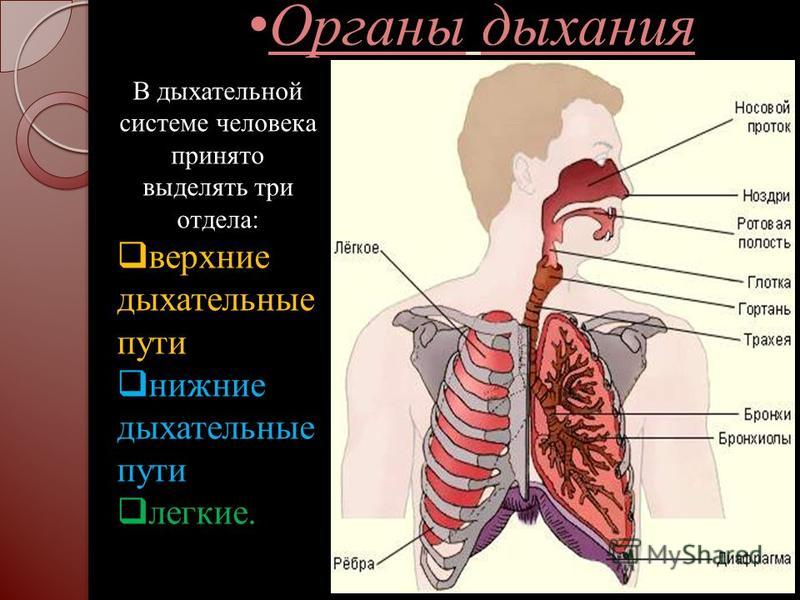 Через пару дней вирус начинает приникать в высоких концентрациях в жидкости, обычно проводимые в дыхательных путях. Когда инфицированный человек кашляет, смеется, разговаривает и т.д., вирус попадает в воздух в содержимом больших и малых капель легочных жидкостей, мокроты, слюны.
Через пару дней вирус начинает приникать в высоких концентрациях в жидкости, обычно проводимые в дыхательных путях. Когда инфицированный человек кашляет, смеется, разговаривает и т.д., вирус попадает в воздух в содержимом больших и малых капель легочных жидкостей, мокроты, слюны.
Инкубационный период новелл коронавируса (время от заражения до появления симптомов) в среднем длится от пяти до четырнадцати дней. В редких случаях симптомы появляются через два дня после заражения. В момент написания этой статьи, исследования показали, что все, у кого появятся симптомы, заболеют к четырнадцатому дню.
Атитела
Иммунная система организма защищает его от инфекций, вызванных микробами: вирусами, бактериями и т.д. Основное действие иммунной системы — производство «антител» для борьбы с проникающими в организм микробами. (Антитела — это особые протеиновые молекулы, производимые организмом для борьбы с инфекцией.) После того как иммунная система очистит организм от инфекции, антитела продолжают циркулировать в организме, готовые сразиться с побежденным микробом, если он вернется снова.
Любой вид микроба, вынуждающий организм производить антитела, называется “антигеном.» (Понимание антител и антигенов поможет нам в дальнейшем при обсуждении видов тестирования на корона вирус.) Каждое антитело производимое иммунной системой, уникально разработанно для определенного антигена. Например, организм производит конкретные антитела против корона вируса, против гриппа, гепатита, кори и т.д. Если человек не болел этими инфекционными заболеваниями, у него на них антител нет.
Здоровая иммунная система обычно способна произвести достаточно антител, что бы бороться и победить инфекцию новелл коронавируса в течение недели после появления симптомов. Полное выздоровление может занять несколько недель или больше в зависимости от тяжести заболевания. На сегодняшний день еще неизвестно, как долго эти антитела на корона вирус остаются в организме, и действительно ли присутствие этих антител обеспечивают иммунитет или защиту от повторного заряжения вирусом в будущем.
Иногда человек может отследить появление вируса, так как знает, что был в контакте с заболевшим.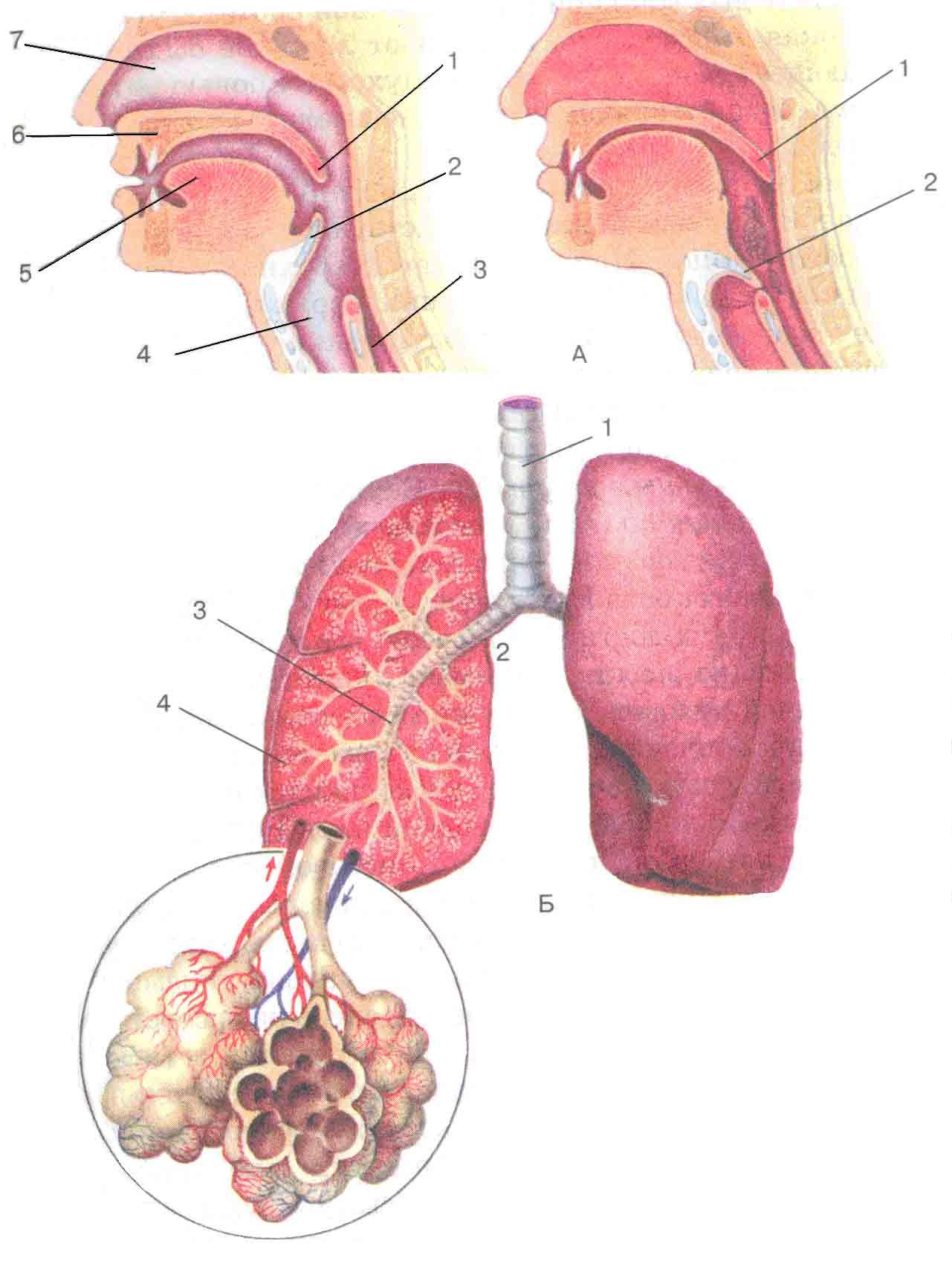 В других случаях этот факт остается неизвестным. Когда отследить контакты с заболевшим невозможно, то такой случай называют “распространение в обществе.” “Тихими переносчиками” называют людей инфицированных вирусом, но не знающих об этом. Если тихие переносчики не следуют стратегиям предотвращения заболевания, они, сами того не зная передают вирус окружающим.
В других случаях этот факт остается неизвестным. Когда отследить контакты с заболевшим невозможно, то такой случай называют “распространение в обществе.” “Тихими переносчиками” называют людей инфицированных вирусом, но не знающих об этом. Если тихие переносчики не следуют стратегиям предотвращения заболевания, они, сами того не зная передают вирус окружающим.
Досимптомная передача вируса: Человек распространяет инфекцию во время инкубационного периода, до того как у него появились симптомы КОВИД 19.
Безсимптомная передача вируса: В июне 2020 года исследования показали, что 45% инфицированных людей не имеют симптомов КОВИД 19 вообще. Тем не менее, они способны передавать вирус другим.
Похоже, что досимтомная и безсимптомная передача вируса тихими переносчиками является причиной 50% заболеваний. Сама по себе тихая передача вируса может продолжать распространение инфекции даже если немедленно изолировать всех людей с выраженными симптомами заболевания.
Лечение заболеваний нижних дыхательных путей: фокус на макролиды
«Макролиды представляют собой класс антибиотиков, основу химической структуры которых составляет макроциклическое лактонное кольцо» – за этим хорошо известным определением и сухой формулировкой скрываются широкое использование указанных антибиотиков во всех странах мира и миллионы спасенных жизней, в том числе пациентов с разнообразными заболеваниями легких.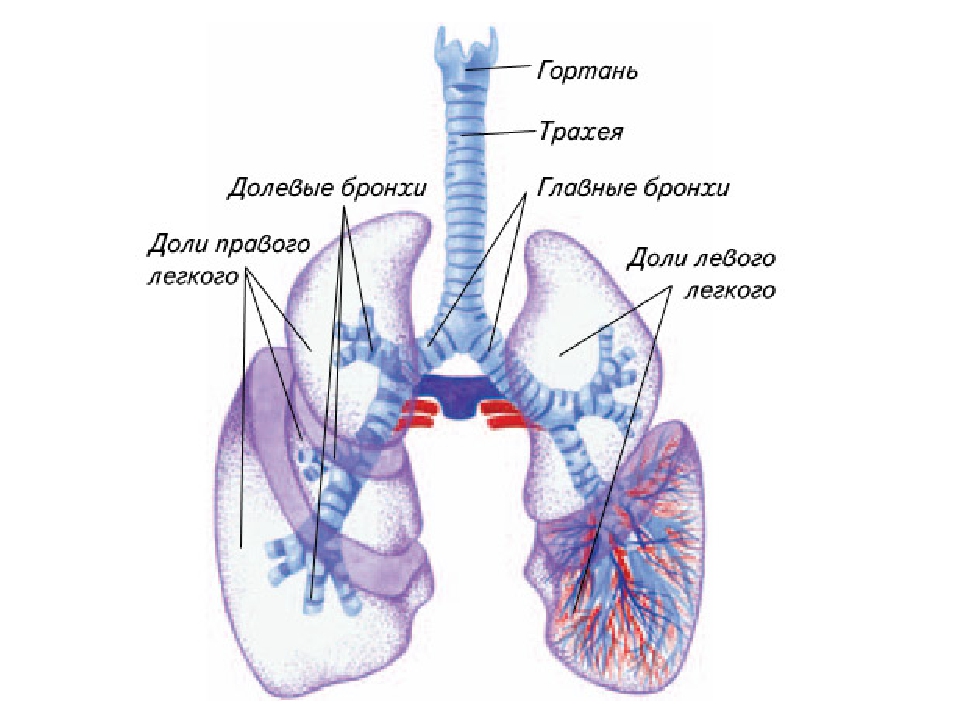 Такое активное применение макролидов объясняется уникальными фармакологическими свойствами, высокой клинической эффективностью и оптимальным профилем безопасности.
Такое активное применение макролидов объясняется уникальными фармакологическими свойствами, высокой клинической эффективностью и оптимальным профилем безопасности.
Макролиды: не только антибиотики
Макролиды на протяжении многих лет применяются для лечения инфекционных заболеваний дыхательных путей благодаря их превосходному проникновению в ткани бронхов и легких, наличию выраженного антимикробного действия в отношении наиболее распространенных респираторных патогенов, включая штаммы микоплазм, хламидий, легионелл. Антибактериальное действие макролидов объясняют их связыванием с бактериальной рибосомой, в частности с ее 50S субъединицей, что приводит к ингибированию синтеза белка в бактериальной клетке. Помимо вышеперечисленных свойств, макролиды ценят за выраженную иммуномодулирующую активность. Наиболее полный анализ данных доказательной медицины, раскрывающий разнообразные аспекты иммуномодуляторного действия макролидов, представлен в работе S.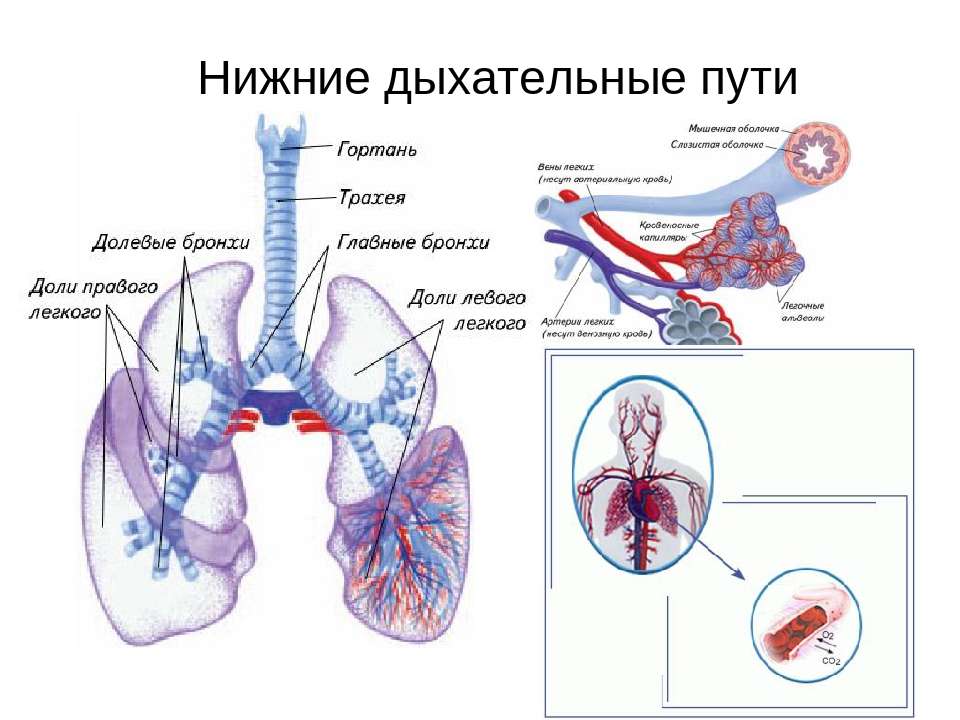 Kanoh и В. Rubin (2010): ученые подчеркнули их способность уменьшать синтез провоспалительных цитокинов, снижать экспрессию молекул адгезии, увеличивать выживаемость эпителиальных клеток дыхательных путей (табл. 1).
Kanoh и В. Rubin (2010): ученые подчеркнули их способность уменьшать синтез провоспалительных цитокинов, снижать экспрессию молекул адгезии, увеличивать выживаемость эпителиальных клеток дыхательных путей (табл. 1).
Клинические аспекты
Макролиды доказали свою результативность в лечении инфекционных поражений верхних и нижних дыхательных путей, в том числе стрептококкового тонзилофарингита, острого синусита, внебольничной пневмонии, обострения хронического бронхита. Доказательная база эффективности макролидов в терапии респираторной патологии продолжает расширяться, несокрушимо подтверждая целесообразность их применения и при других заболеваниях.
Тяжелое течение внебольничной пневмонии
Доказано, что ранняя антибактериальная терапия является одним из залогов успешного лечения тяжелой внебольничной пневмонии (ВБП). В действующих Европейских, Американских и Британских руководствах по лечению данной патологии подчеркивается, что наиболее распространенными возбудителями ВБП являются Streptococcus pneumoniae, Staphylococcus aureus, штаммы Legionella, грамотрицательные бактерии, гемофильная палочка, а также вирусы гриппа А и В. Эксперты этих авторитетных международных организаций предлагают начинать эмпирическую терапию тяжелой ВБП с комбинированного приема β-лактама и макролида. Данная рекомендация основывается на результатах различных метаанализов, подтвердивших целесообразность включения макролидов в схему лечения тяжелой ВБП. По мнению J. Phua и соавт. (2016), анализировавших эффективность различных терапевтических мероприятий в лечении тяжелой ВБП, именно сочетание иммуномодуляторных свойств с выраженным антимикробным действием, присущее макролидам, позволяет улучшить состояние тяжелых больных, а также пациентов с явлениями септицемии. В своей работе ученые приводят результаты систематического обзора 25 обсервационных исследований (n=8872), зафиксировавшего снижение уровня смертности при использовании комбинированной терапии с применением макролидов по сравнению с лечением, которое не предусматривало назначение макролидов (относительный риск (ОР) 0,84; 95% доверительный интервал (ДИ) 0,71-1,00).
Эксперты этих авторитетных международных организаций предлагают начинать эмпирическую терапию тяжелой ВБП с комбинированного приема β-лактама и макролида. Данная рекомендация основывается на результатах различных метаанализов, подтвердивших целесообразность включения макролидов в схему лечения тяжелой ВБП. По мнению J. Phua и соавт. (2016), анализировавших эффективность различных терапевтических мероприятий в лечении тяжелой ВБП, именно сочетание иммуномодуляторных свойств с выраженным антимикробным действием, присущее макролидам, позволяет улучшить состояние тяжелых больных, а также пациентов с явлениями септицемии. В своей работе ученые приводят результаты систематического обзора 25 обсервационных исследований (n=8872), зафиксировавшего снижение уровня смертности при использовании комбинированной терапии с применением макролидов по сравнению с лечением, которое не предусматривало назначение макролидов (относительный риск (ОР) 0,84; 95% доверительный интервал (ДИ) 0,71-1,00).
Не менее важны сведения, представленные J. Lee и коллегами (2017), – авторами недавно опубликованного систематического обзора и метаанализа. Ученые установили, что сочетанное назначение β-лактамного антибиотика и макролида больным ВБП превосходит по эффективности комбинацию β-лактама и фторхинолона: уровень общей смертности у пациентов, получавших β-лактам и макролид, достоверно уменьшался по сравнению с больными, принимавшими β-лактамный антибиотик и фторхинолон (19,4 vs 26,8%), а также снижался риск летального исхода (отношение шансов 0,68; 95% ДИ 0,49-0,94; р=0,02). Кроме того, терапия β-лактамным антибиотиком и макролидом ассоциировалась с сокращением длительности стационарного лечения по сравнению с приемом β-лактамного антибиотика и фторхинолона (средние различия: -3,05 дня; 95% ДИ от -6,01 до -0,09; р=0,04).
Lee и коллегами (2017), – авторами недавно опубликованного систематического обзора и метаанализа. Ученые установили, что сочетанное назначение β-лактамного антибиотика и макролида больным ВБП превосходит по эффективности комбинацию β-лактама и фторхинолона: уровень общей смертности у пациентов, получавших β-лактам и макролид, достоверно уменьшался по сравнению с больными, принимавшими β-лактамный антибиотик и фторхинолон (19,4 vs 26,8%), а также снижался риск летального исхода (отношение шансов 0,68; 95% ДИ 0,49-0,94; р=0,02). Кроме того, терапия β-лактамным антибиотиком и макролидом ассоциировалась с сокращением длительности стационарного лечения по сравнению с приемом β-лактамного антибиотика и фторхинолона (средние различия: -3,05 дня; 95% ДИ от -6,01 до -0,09; р=0,04).
Диффузные интерстициальные заболевания легких
На протяжении нескольких последних лет появились многочисленные публикации, раскрывающие целесообразность проведения длительной низкодозовой терапии макролидами при различных диффузных интерстициальных заболеваниях легких (ИЗЛ). Одна из самых последних значимых работ в данной области представлена Р. Faverio и соавт. (2017). Основываясь на результатах рассмотренных экспериментальных и клинических исследований, ученые поддерживают данную стратегию лечения различных ИЗЛ, в том числе идиопатического фиброза легких и пневмонии (табл. 2).
Одна из самых последних значимых работ в данной области представлена Р. Faverio и соавт. (2017). Основываясь на результатах рассмотренных экспериментальных и клинических исследований, ученые поддерживают данную стратегию лечения различных ИЗЛ, в том числе идиопатического фиброза легких и пневмонии (табл. 2).
Несмотря на перечисленные преимущества макролидов при вышеупомянутой патологии, авторы подчеркнули необходимость дополнительного исследования эффективности и безопасности рассмотренной терапевтической стратегии в более масштабных исследованиях.
Обострение хронического обструктивного заболевания легких
Среди различных фармакологических стратегий, использующихся в настоящее время для уменьшения риска обострения хронического обструктивного заболевания легких (ХОЗЛ; назначение длительно действующих бронходилататоров, комбинации ингаляционных кортикостероидов (ИКС) и длительно действующих бронходилататоров, ингибиторов фосфодиэстеразы-4), значительная роль отводится назначению макролидов.
Доказано, что бактериальные инфекции являются одним из самых значимых факторов риска обострения ХОЗЛ и, следовательно, длительная антибиотикотерапия – одна из возможных стратегий по профилактике данного состояния. М. Miravitlles и коллеги (2016), авторы одного из самых подробных обзоров, ссылаются на результаты 2 метаанализов. Один из них, основанный на результатах 6 рандомизированных клинических исследований (РКИ), доказал, что профилактический прием макролидов позволяет на 37% снизить риск обострения ХОЗЛ по сравнению с плацебо. Другой (7 РКИ; n=3000) подтвердил статистически значимую способность макролидов уменьшать количество больных с рецидивирующим течением ХОЗЛ (ОР 0,55; 95% ДИ 0,30-0,77). Однако, учитывая высокую вероятность появления антибиотикорезистентных штаммов и развития нежелательных явлений, М. Miravitlles и коллеги рекомендуют применять данную стратегию у больных с частыми обострениями ХОЗЛ, возникающими несмотря на оптимальную терапию бронходилататорами и противовоспалительными препаратами.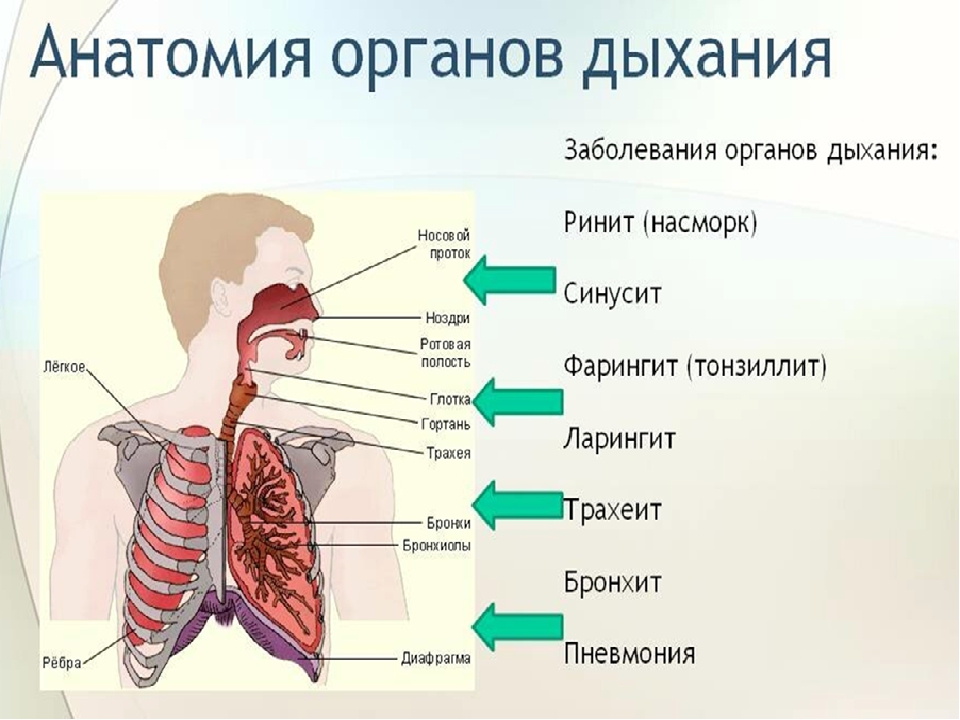
Сочетанное течение бронхиальной астмы и ХОЗЛ
Доказано, что макролиды уменьшают риск обострения заболевания у больных ХОЗЛ за счет их противомикробного действия, способности препятствовать активации нейтрофилов и улучшать проходимость дыхательных путей посредством супрессии гиперсекреции слизи. Наблюдение за больными с тяжелым течением неэозинофильной бронхиальной астмы (БА) подтвердило уменьшение частоты обострения заболевания при использовании макролидов. Поэтому М. Kondo и соавт. (2017) считают целесообразным использовать эту группу антибиотиков в лечении пациентов с сочетанным течением БА и ХОЗЛ (табл. 3).
Педиатрическая популяция
В настоящее время макролиды широко используются в педиатрии для лечения различных заболеваний дыхательной системы, в том числе БА, муковисцидоза, облитерирующего бронхиолита, бронхоэктазов, не ассоциированных с муковисцидозом (табл. 4).
Безопасность
Макролиды относятся к числу наименее токсичных антибиотиков.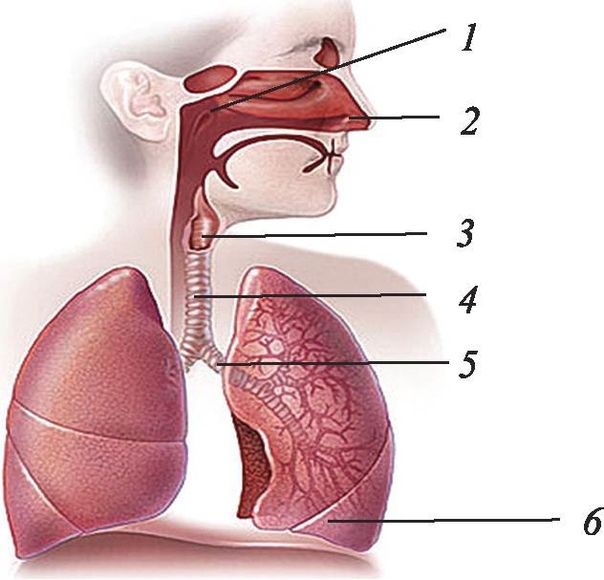 Однако часто высказываются опасения, что их назначение может негативно сказаться на состоянии печени. Р. Ferrer и соавт. (2016) развеяли все возможные сомнения, представив результаты систематического обзора и метаанализа 10 исследований (2 РКИ, 6 случаев случай-контроль, 1 когортное и 1 популяционное исследование), в которых анализировалась вероятность ятрогенного поражения печени при назначении макролидов и амоксициллина/клавуланата. Суммарный ОР лекарственного поражения печени при приеме макролидов составил 2,85 (95% ДИ 1,81-4,47), тогда как при назначении амоксициллина/клавуланата он был равен 9,38 (95% ДИ 0,65-135,41).
Однако часто высказываются опасения, что их назначение может негативно сказаться на состоянии печени. Р. Ferrer и соавт. (2016) развеяли все возможные сомнения, представив результаты систематического обзора и метаанализа 10 исследований (2 РКИ, 6 случаев случай-контроль, 1 когортное и 1 популяционное исследование), в которых анализировалась вероятность ятрогенного поражения печени при назначении макролидов и амоксициллина/клавуланата. Суммарный ОР лекарственного поражения печени при приеме макролидов составил 2,85 (95% ДИ 1,81-4,47), тогда как при назначении амоксициллина/клавуланата он был равен 9,38 (95% ДИ 0,65-135,41).
Широкое применение в клинической практике получил спирамицин (Роваміцин®, «Санофи»). Среди наиболее важных достоинств спирамицина следует отметить его особые структурные (одновременная блокада сразу 3 доменов 50S-субъединицы микробной рибосомы, длительное нахождение внутри микробной клетки за счет естественного эффлюкса, препятствующего выведению спирамицина из клетки) и биологические свойства (противовоспалительная, иммуномодулирующая и антифибротическая активность, постантибиотический и мукорегуляторный эффекты).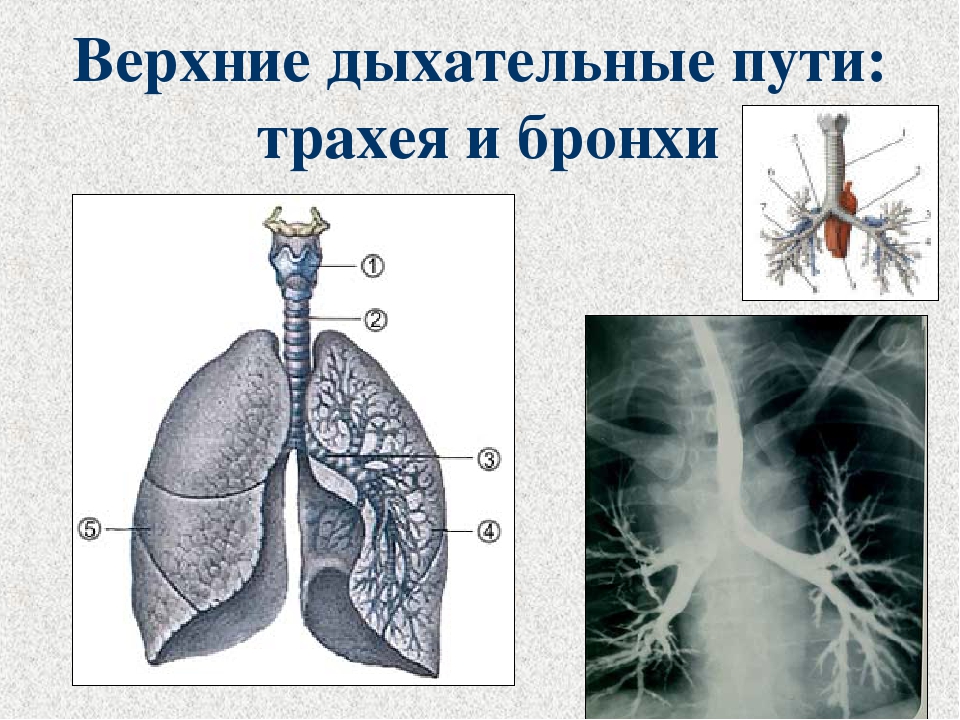 Перечисленные особенности позволяют спирамицину на протяжении длительного времени поддерживать высокие тканевые и внутриклеточные концентрации, а также оказывать значимое клиническое воздействие даже в отношении слабочувствительных возбудителей (Яковлев С. В., 2006).
Перечисленные особенности позволяют спирамицину на протяжении длительного времени поддерживать высокие тканевые и внутриклеточные концентрации, а также оказывать значимое клиническое воздействие даже в отношении слабочувствительных возбудителей (Яковлев С. В., 2006).
Спирамицин относят к числу наименее токсичных антибиотиков: вероятность возникновения лекарственной гепатопатии и лекарственных взаимодействий при его приеме минимальна, поскольку препарат практически не влияет на активность ферментной системы цитохрома Р450 (Юдина Л. В., 2017). Еще одним немаловажным преимуществом спирамицина является возможность его применения на протяжении всего срока беременности в связи с отсутствием эмбриотоксического и тератогенного действия.
Роваміцин® (спирамицин) показан для лечения различных заболеваний нижних дыхательных путей, в том числе острого бронхита, ВБП, обострений хронического бронхита, инфекционнозависимой астмы. Отечественные специалисты имеют большой опыт применения препарата Роваміцин® у пациентов с инфекционнозависимыми острыми и хроническими бронхо-обструктивными заболеваниям (Потяженко М.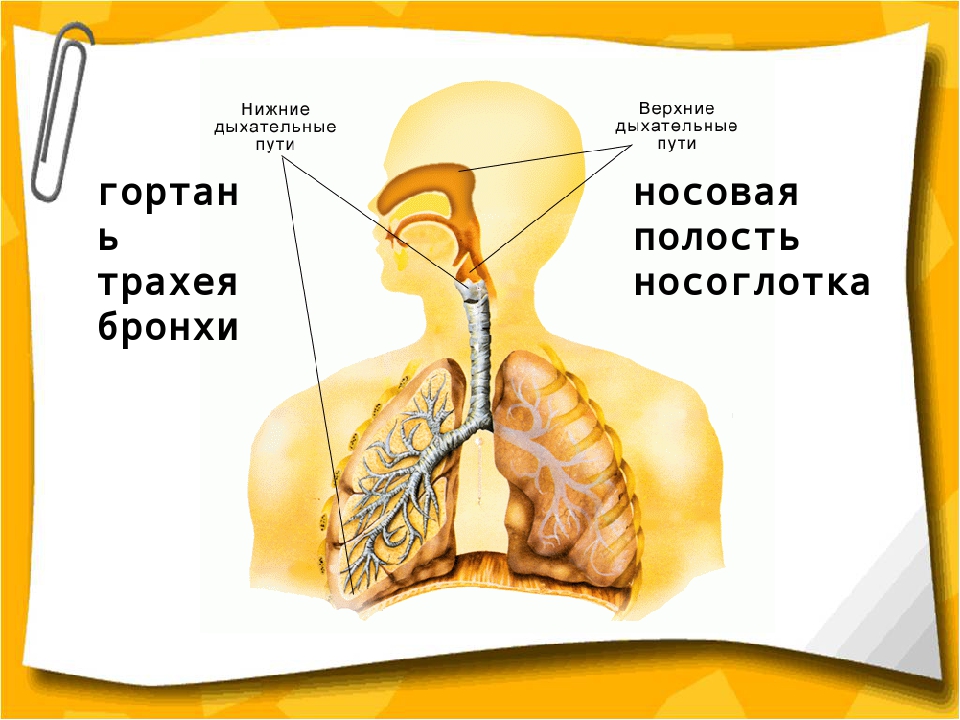 М. и соавт., 2010; Юдина Л. В., 2017).
М. и соавт., 2010; Юдина Л. В., 2017).
По мнению М. М. Потяженко (2010), Роваміцин® может быть препаратом выбора в эмпирической терапии инфекционных заболеваний органов дыхания, так как он обладает высокой эффективностью, малой токсичностью и является безопасным.
Подготовила Лада Матвеева
Статья в формате PDF
Медична газета «Здоров’я України 21 сторіччя» № 4 (425), лютий 2018 р.
Инфекция нижних дыхательных путей: симптомы, диагностика и лечение
Инфекции нижних дыхательных путей — это любые инфекции в легких или ниже голосового аппарата. К ним относятся пневмония, бронхит и туберкулез.
Инфекция нижних дыхательных путей может поражать дыхательные пути, например, при бронхите, или воздушные мешочки в конце дыхательных путей, как в случае пневмонии.
В этой статье мы рассмотрим причины и симптомы инфекций нижних дыхательных путей и обсудим способы их лечения и профилактики.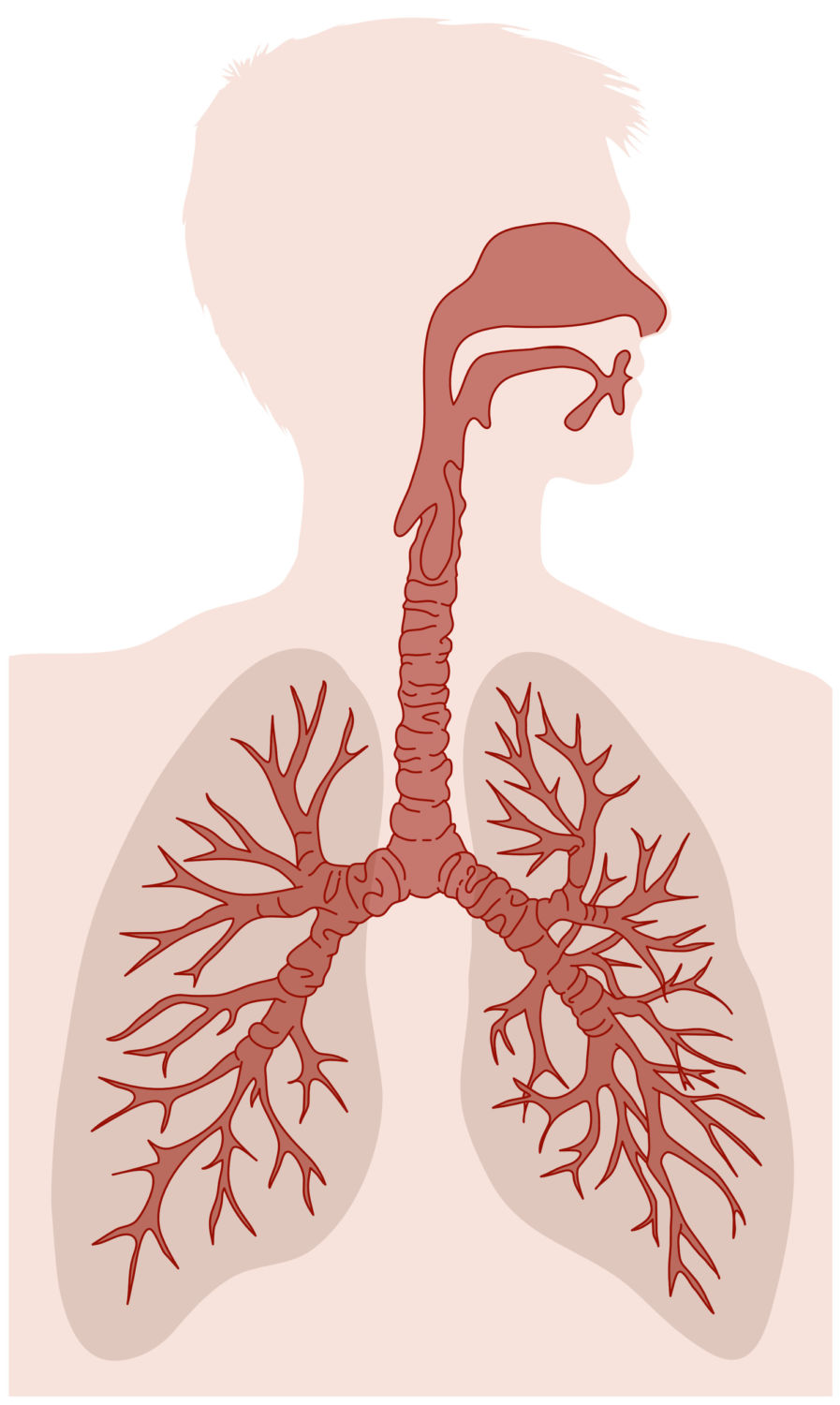
Поделиться на PinterestСимптомы менее тяжелой инфекции нижних дыхательных путей могут включать сухой кашель, низкую температуру и насморк.
Симптомы инфекций нижних дыхательных путей различаются и зависят от тяжести инфекции.
Менее тяжелые инфекции могут иметь симптомы, похожие на простуду, в том числе:
При более тяжелых инфекциях симптомы могут включать:
- сильный кашель, который может вызывать мокроту
- лихорадка
- затрудненное дыхание
- синий оттенок до кожа
- учащенное дыхание
- боль в груди
- свистящее дыхание
Инфекции нижних дыхательных путей отличаются от инфекций верхних дыхательных путей площадью пораженных дыхательных путей.
В то время как инфекции нижних дыхательных путей поражают дыхательные пути ниже гортани, инфекции верхних дыхательных путей возникают в структурах гортани или выше.
У людей с инфекциями нижних дыхательных путей основным симптомом является кашель.
Люди с инфекциями верхних дыхательных путей будут чувствовать симптомы в основном выше шеи, такие как чихание, головные боли и боли в горле. Они также могут испытывать ломоту в теле, особенно если у них жар.
Инфекции нижних дыхательных путей включают:
Инфекции верхних дыхательных путей включают следующее:
Инфекции гриппа могут поражать как верхние, так и нижние дыхательные пути.
Инфекции нижних дыхательных путей в первую очередь являются результатом:
- вирусов, таких как грипп или респираторно-синцитиальный вирус (RSV)
- бактерий, таких как Streptococcus или Staphylococcus aureus
- грибковые инфекции
- mycoplasma, которые не являются ни вирусами, ни бактериями, но представляют собой небольшие организмы с характеристиками как
. В некоторых случаях вещества из окружающей среды могут раздражать или вызывать воспаление в дыхательных путях или легких, что может привести к инфекции. К ним относятся:
К ним относятся:
- табачный дым
- пыль
- химические вещества
- пары и пары
- аллергены
- загрязнение воздуха
Факторы риска, повышающие вероятность развития инфекции нижних дыхательных путей, включают:
- a недавняя простуда или грипп
- ослабленная иммунная система
- старше 65 лет
- младше 5 лет
- недавняя операция
Врач обычно диагностирует инфекцию нижних дыхательных путей во время осмотра и после обсуждения симптомов человек и как долго они присутствовали.
Во время обследования врач будет прослушивать грудь человека и дыхание через стетоскоп.
Врач может назначить тесты, чтобы помочь диагностировать проблему, например:
- пульсоксиметрия, чтобы определить количество кислорода в крови
- рентген грудной клетки для проверки на пневмонию
- анализы крови для проверки на бактерии и вирусы
- Образцы слизи для поиска бактерий и вирусов
Некоторые инфекции нижних дыхательных путей проходят без лечения.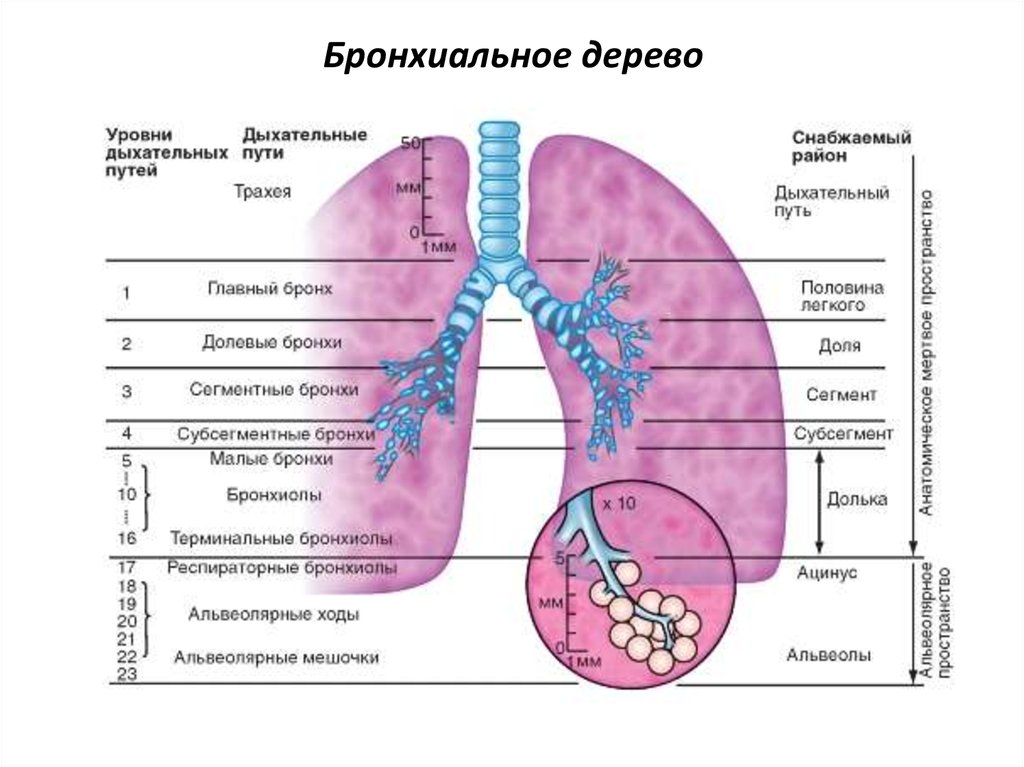 Люди могут лечить эти менее тяжелые вирусные инфекции дома с помощью:
Люди могут лечить эти менее тяжелые вирусные инфекции дома с помощью:
- безрецептурных лекарств от кашля или лихорадки
- большого количества отдыха
- большого количества жидкости
В других случаях врач может назначить дополнительные лечение. Это может включать антибиотики от бактериальных инфекций или дыхательные процедуры, такие как ингалятор.
В некоторых случаях человеку может потребоваться посещение больницы для внутривенного введения жидкостей, антибиотиков или поддержки дыхания.
Очень маленькие дети и младенцы могут нуждаться в большем лечении, чем дети старшего возраста или здоровые взрослые.
Врачи часто особенно внимательно наблюдают за младенцами, если они имеют более высокий риск тяжелых инфекций, например, недоношенные дети или младенцы с врожденным пороком сердца. В этих случаях врач может скорее рекомендовать госпитализацию.
Врачи могут также порекомендовать подобное лечение людям в возрасте 65 лет и старше или лицам с ослабленной иммунной системой.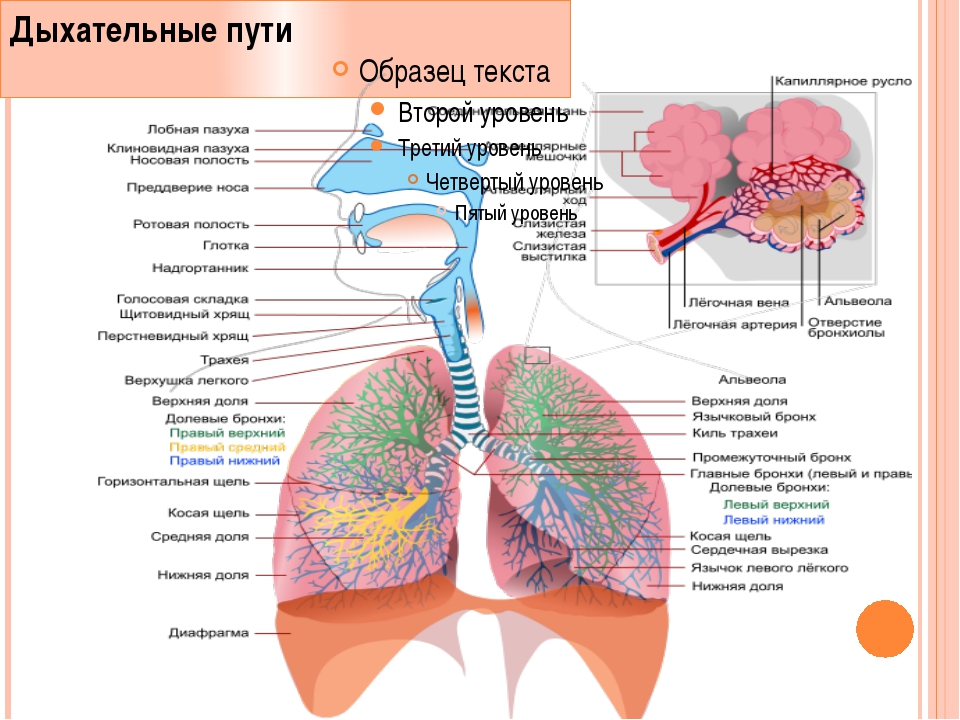
Время выздоровления при инфекции нижних дыхательных путей варьируется от человека к человеку.
По данным Американской ассоциации легких, здоровый молодой человек может вылечиться от инфекции нижних дыхательных путей, такой как пневмония, примерно за 1 неделю. У пожилых людей полное выздоровление может занять несколько недель.
Поделиться на Pinterest Часто мытье рук помогает предотвратить инфекции нижних дыхательных путей.
Человек может предпринять множество шагов для предотвращения инфекции нижних дыхательных путей, в том числе:
- частое мытье рук
- избегать прикосновения к лицу немытыми руками
- держаться подальше от людей с респираторными симптомами
- регулярно чистить и дезинфицировать поверхности
- получать вакцины, такие как пневмококковая вакцина и вакцина MMR
- делать прививку от гриппа каждый год
- избегать известных раздражителей, таких как химические вещества, дым и табак
Большинство инфекций нижних дыхательных путей протекает без осложнений.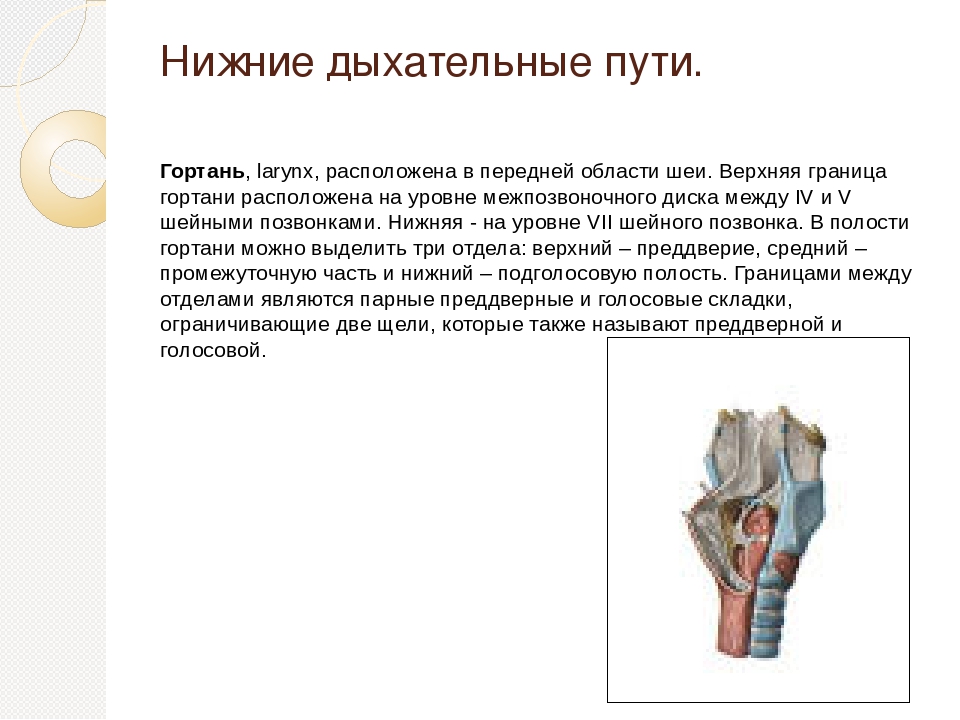 Однако при возникновении осложнений они могут быть очень серьезными.
Однако при возникновении осложнений они могут быть очень серьезными.
Осложнения инфекций нижних дыхательных путей могут включать:
- застойная сердечная недостаточность
- дыхательная недостаточность
- остановка дыхания
- сепсис, инфекция крови, которая может привести к остановке органов
- абсцессы легких
Большинство здоровых людей полностью вылечиться от неосложненных инфекций нижних дыхательных путей. Однако осложнения могут иметь долгосрочные последствия.
К людям, наиболее подверженным риску осложнений, относятся люди с другими заболеваниями, взрослые старше 65 лет и дети младше 5 лет. Эти группы могут принять меры для предотвращения инфекций нижних дыхательных путей и могут проконсультироваться с врачом, если у них появятся симптомы.
Инфекция нижних дыхательных путей: симптомы, диагностика и лечение
Инфекции нижних дыхательных путей — это любые инфекции в легких или ниже голосового аппарата.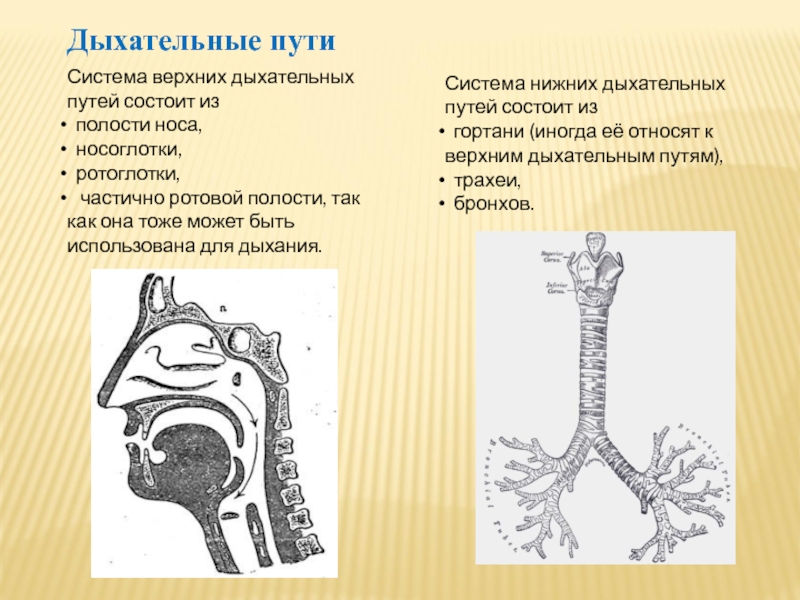 К ним относятся пневмония, бронхит и туберкулез.
К ним относятся пневмония, бронхит и туберкулез.
Инфекция нижних дыхательных путей может поражать дыхательные пути, например, при бронхите, или воздушные мешочки в конце дыхательных путей, как в случае пневмонии.
В этой статье мы рассмотрим причины и симптомы инфекций нижних дыхательных путей и обсудим способы их лечения и профилактики.
Поделиться на PinterestСимптомы менее тяжелой инфекции нижних дыхательных путей могут включать сухой кашель, низкую температуру и насморк.
Симптомы инфекций нижних дыхательных путей различаются и зависят от тяжести инфекции.
Менее тяжелые инфекции могут иметь симптомы, похожие на простуду, в том числе:
При более тяжелых инфекциях симптомы могут включать:
- сильный кашель, который может вызывать мокроту
- лихорадка
- затрудненное дыхание
- синий оттенок до кожа
- учащенное дыхание
- боль в груди
- свистящее дыхание
Инфекции нижних дыхательных путей отличаются от инфекций верхних дыхательных путей площадью пораженных дыхательных путей.
В то время как инфекции нижних дыхательных путей поражают дыхательные пути ниже гортани, инфекции верхних дыхательных путей возникают в структурах гортани или выше.
У людей с инфекциями нижних дыхательных путей основным симптомом является кашель.
Люди с инфекциями верхних дыхательных путей будут чувствовать симптомы в основном выше шеи, такие как чихание, головные боли и боли в горле. Они также могут испытывать ломоту в теле, особенно если у них жар.
Инфекции нижних дыхательных путей включают:
Инфекции верхних дыхательных путей включают следующее:
Инфекции гриппа могут поражать как верхние, так и нижние дыхательные пути.
Инфекции нижних дыхательных путей в первую очередь являются результатом:
- вирусов, таких как грипп или респираторно-синцитиальный вирус (RSV)
- бактерий, таких как Streptococcus или Staphylococcus aureus
- грибковые инфекции
- mycoplasma, которые не являются ни вирусами, ни бактериями, но представляют собой небольшие организмы с характеристиками как
. В некоторых случаях вещества из окружающей среды могут раздражать или вызывать воспаление в дыхательных путях или легких, что может привести к инфекции.К ним относятся:
В некоторых случаях вещества из окружающей среды могут раздражать или вызывать воспаление в дыхательных путях или легких, что может привести к инфекции.К ним относятся:
- табачный дым
- пыль
- химические вещества
- пары и пары
- аллергены
- загрязнение воздуха
Факторы риска, повышающие вероятность развития инфекции нижних дыхательных путей, включают:
- a недавняя простуда или грипп
- ослабленная иммунная система
- старше 65 лет
- младше 5 лет
- недавняя операция
Врач обычно диагностирует инфекцию нижних дыхательных путей во время осмотра и после обсуждения симптомов человек и как долго они присутствовали.
Во время обследования врач будет прослушивать грудь человека и дыхание через стетоскоп.
Врач может назначить тесты, чтобы помочь диагностировать проблему, например:
- пульсоксиметрия, чтобы определить количество кислорода в крови
- рентген грудной клетки для проверки на пневмонию
- анализы крови для проверки на бактерии и вирусы
- Образцы слизи для поиска бактерий и вирусов
Некоторые инфекции нижних дыхательных путей проходят без лечения.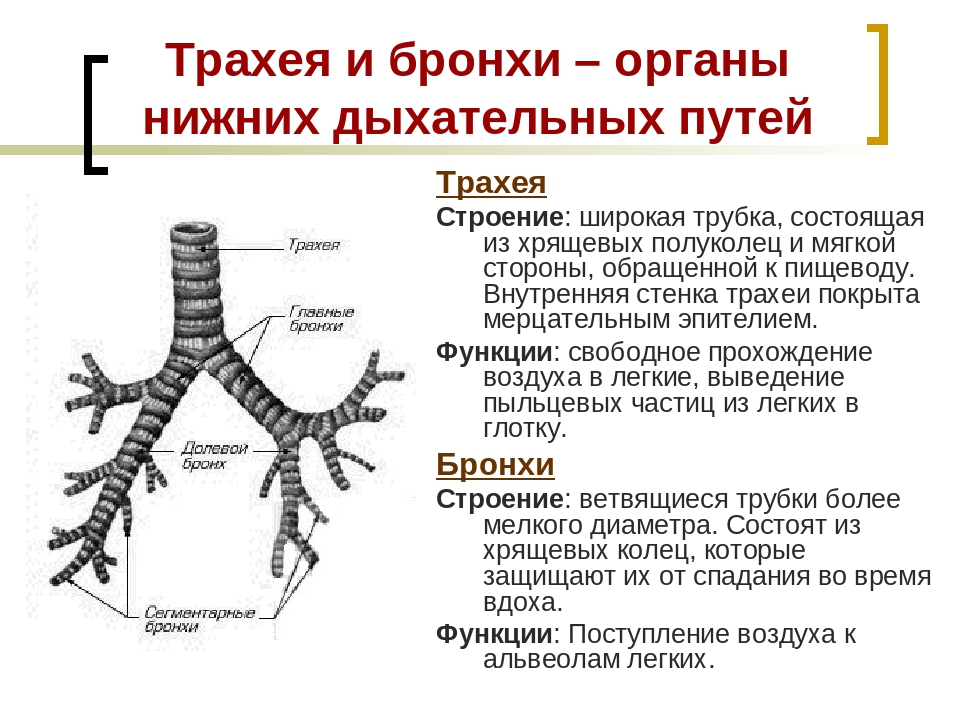 Люди могут лечить эти менее тяжелые вирусные инфекции дома с помощью:
Люди могут лечить эти менее тяжелые вирусные инфекции дома с помощью:
- безрецептурных лекарств от кашля или лихорадки
- большого количества отдыха
- большого количества жидкости
В других случаях врач может назначить дополнительные лечение. Это может включать антибиотики от бактериальных инфекций или дыхательные процедуры, такие как ингалятор.
В некоторых случаях человеку может потребоваться посещение больницы для внутривенного введения жидкостей, антибиотиков или поддержки дыхания.
Очень маленькие дети и младенцы могут нуждаться в большем лечении, чем дети старшего возраста или здоровые взрослые.
Врачи часто особенно внимательно наблюдают за младенцами, если они имеют более высокий риск тяжелых инфекций, например, недоношенные дети или младенцы с врожденным пороком сердца. В этих случаях врач может скорее рекомендовать госпитализацию.
Врачи могут также порекомендовать подобное лечение людям в возрасте 65 лет и старше или лицам с ослабленной иммунной системой.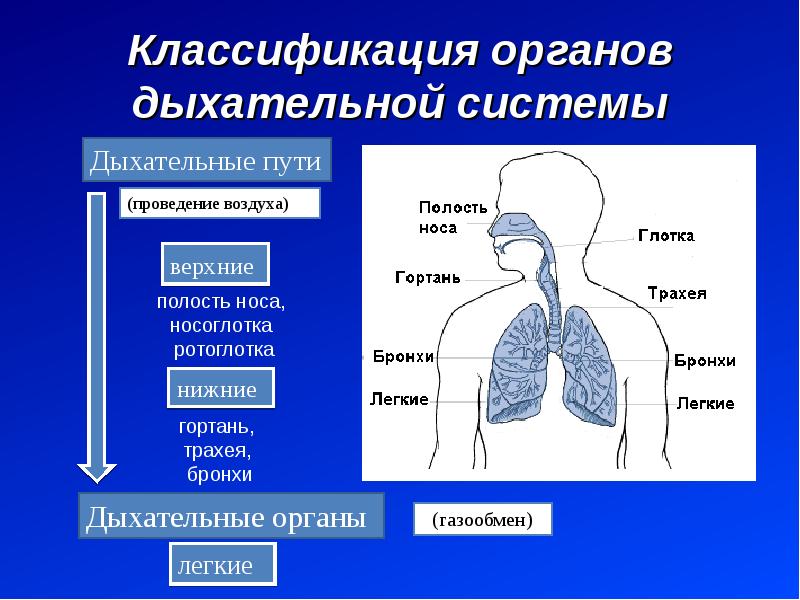
Время выздоровления при инфекции нижних дыхательных путей варьируется от человека к человеку.
По данным Американской ассоциации легких, здоровый молодой человек может вылечиться от инфекции нижних дыхательных путей, такой как пневмония, примерно за 1 неделю. У пожилых людей полное выздоровление может занять несколько недель.
Поделиться на Pinterest Часто мытье рук помогает предотвратить инфекции нижних дыхательных путей.
Человек может предпринять множество шагов для предотвращения инфекции нижних дыхательных путей, в том числе:
- частое мытье рук
- избегать прикосновения к лицу немытыми руками
- держаться подальше от людей с респираторными симптомами
- регулярно чистить и дезинфицировать поверхности
- получать вакцины, такие как пневмококковая вакцина и вакцина MMR
- делать прививку от гриппа каждый год
- избегать известных раздражителей, таких как химические вещества, дым и табак
Большинство инфекций нижних дыхательных путей протекает без осложнений.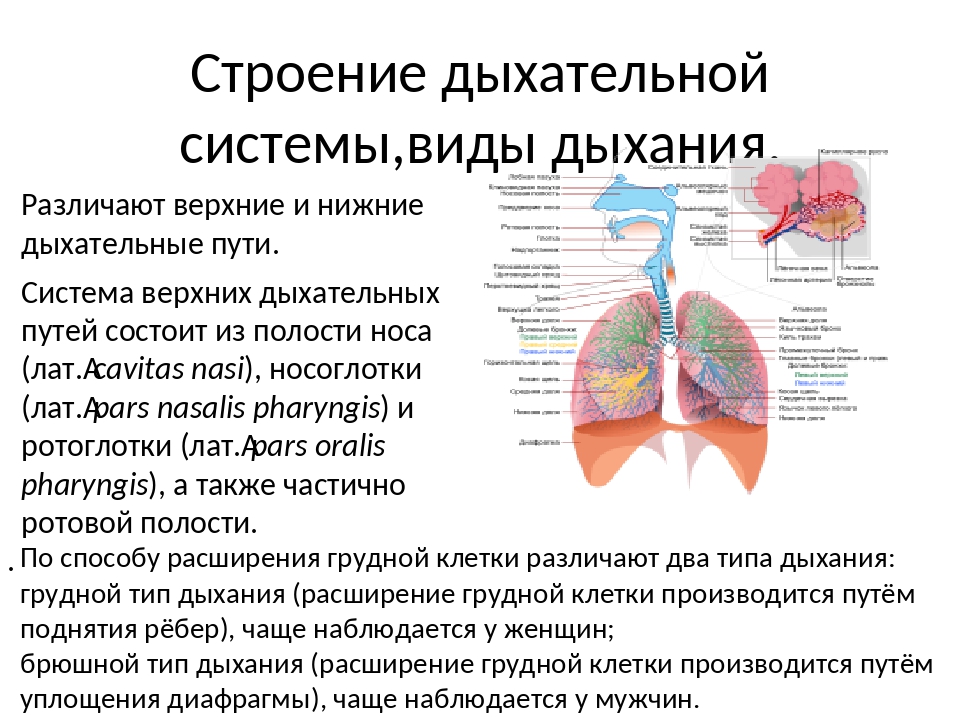 Однако при возникновении осложнений они могут быть очень серьезными.
Однако при возникновении осложнений они могут быть очень серьезными.
Осложнения инфекций нижних дыхательных путей могут включать:
- застойная сердечная недостаточность
- дыхательная недостаточность
- остановка дыхания
- сепсис, инфекция крови, которая может привести к остановке органов
- абсцессы легких
Большинство здоровых людей полностью вылечиться от неосложненных инфекций нижних дыхательных путей. Однако осложнения могут иметь долгосрочные последствия.
К людям, наиболее подверженным риску осложнений, относятся люди с другими заболеваниями, взрослые старше 65 лет и дети младше 5 лет. Эти группы могут принять меры для предотвращения инфекций нижних дыхательных путей и могут проконсультироваться с врачом, если у них появятся симптомы.
Нижние дыхательные пути: невероятно просто
Нижние дыхательные пути, но сделаны невероятно легко.
Нижние дыхательные пути
Нижние дыхательные пути состоят из трахеи, бронхов и легких. Дыхательные пути выстланы слизистой оболочкой, состоящей в основном из мерцательного эпителия. Реснички постоянно очищают тракт и выносят инородные тела вверх для глотания или отхаркивания.
Дыхательные пути выстланы слизистой оболочкой, состоящей в основном из мерцательного эпителия. Реснички постоянно очищают тракт и выносят инородные тела вверх для глотания или отхаркивания.
Трахея
Трахея (дыхательное горло) проходит от гортани на уровне перстневидного хряща вверху до киля (также называемого бифуркацией трахеи). С-образные хрящевые кольца укрепляют трахею и защищают ее от разрушения. Киль представляет собой гребневидное сооружение на уровне Т6 или Т7.Киль имеет сенсорные нервные окончания, которые вызывают кашель при случайном вдыхании пищи или воды.
Бронхи
Главные бронхи начинаются у киля. Правый главный бронх — короче, шире и вертикальнее левого — снабжает воздухом правое легкое. Левый главный бронх доставляет воздух в левое легкое. Наряду с кровеносными сосудами, нервами и лимфатическими сосудами главные бронхи проникают в легкие в воротах. Хилум расположен за сердцем и представляет собой разрез на медиальной поверхности легкого.
Вторичные бронхи
Каждый главный бронх делится, образуя вторичные бронхи. В каждом легком по одному вторичному бронху входит в каждую долю, что означает, что правое легкое имеет три вторичных бронха, а левое легкое — два.
Разветвление
Каждый долевой бронх входит в долю каждого легкого. Внутри своей доли каждый из долевых бронхов разветвляется на сегментарные бронхи (третичные бронхи). Сегменты продолжают разветвляться на все меньшие и меньшие бронхи, наконец, на бронхиолы.Более крупные бронхи состоят из хряща, гладких мышц и эпителия. По мере того, как бронхи становятся меньше, они теряют хрящи, а затем и гладкие мышцы. В конечном итоге самые маленькие бронхиолы состоят всего из одного слоя эпителиальных клеток.
Дыхательные бронхиолы
Каждая бронхиола включает терминальные бронхиолы и альвеолярный мешок — главную дыхательную единицу для газообмена. Внутри ацинуса терминальные бронхиолы разветвляются на еще более мелкие респираторные бронхиолы.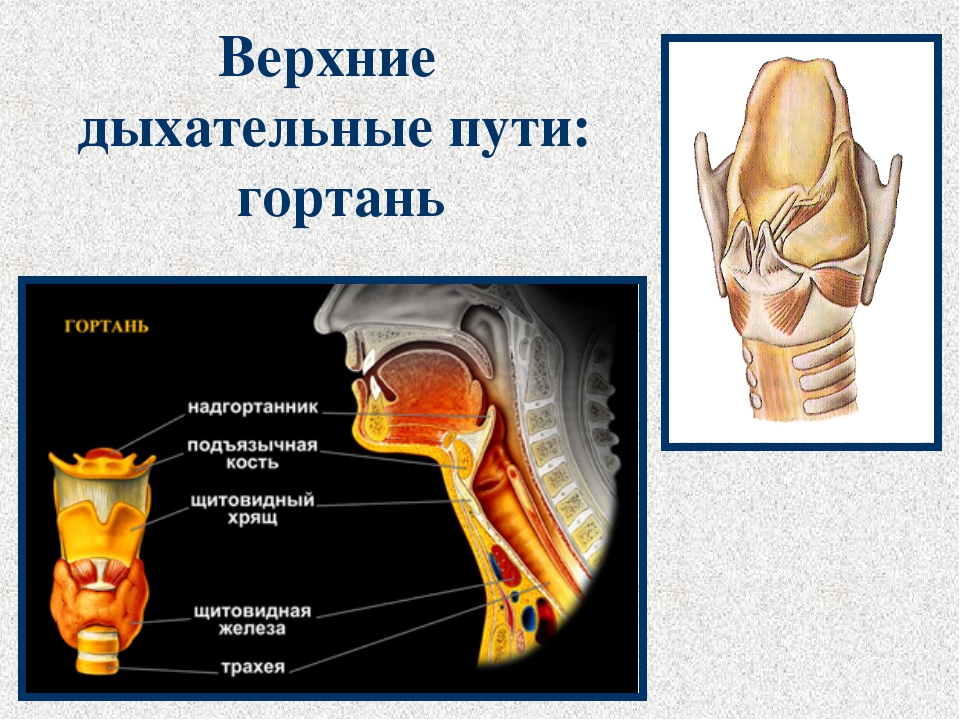 Дыхательные бронхиолы питаются непосредственно в альвеолах вдоль их стенок.
Дыхательные бронхиолы питаются непосредственно в альвеолах вдоль их стенок.
Альвеолы
Дыхательные бронхиолы в конечном итоге становятся альвеолярными протоками, которые заканчиваются скоплениями альвеол, окруженных капиллярами (альвеолярными мешочками). Газообмен происходит через альвеолы.
Стенки альвеол содержат два основных типа эпителиальных клеток:
- Клетки I типа наиболее распространены. Именно через эти тонкие плоские плоскоклеточные клетки происходит газообмен.
- Клетки типа II выделяют сурфактант — вещество, которое покрывает альвеолы и снижает поверхностное натяжение.Это позволяет альвеолам оставаться раздутыми, так что газообмен может происходить путем диффузии. Поверхностно-активное вещество образуется относительно поздно в течение жизни плода; таким образом, недоношенные дети, рожденные без достаточного количества, испытывают респираторный дистресс и могут умереть.
Легкие
Легкие конусовидной формы расположены в грудной полости и окружены плеврой. Правое легкое короче, шире и крупнее левого. Он имеет три лепестка и обеспечивает 55% газообмена. Левое легкое состоит из двух долей и имеет место для сердца (сердечная вырезка).Вогнутое основание каждого легкого опирается на диафрагму; вершина выступает над первым ребром примерно на 1,5 см.
Правое легкое короче, шире и крупнее левого. Он имеет три лепестка и обеспечивает 55% газообмена. Левое легкое состоит из двух долей и имеет место для сердца (сердечная вырезка).Вогнутое основание каждого легкого опирается на диафрагму; вершина выступает над первым ребром примерно на 1,5 см.
Плевра и плевральные полости
Плевра — оболочка, полностью покрывающая легкое, — состоит из висцерального и париетального слоев. Висцеральная плевра покрывает всю поверхность легких, включая области между долями. Париетальная плевра выстилает внутреннюю поверхность грудной стенки и верхнюю поверхность диафрагмы.
Серозная жидкость имеет серьезные функции
Плевральная полость — потенциальное пространство между висцеральным и париетальным слоями плевры — содержит тонкую пленку серозной жидкости.Эта жидкость выполняет две функции:
- Смазывает плевральные поверхности, что позволяет им плавно скользить друг относительно друга при расширении и сокращении легких.

- Создает связь между слоями, которая заставляет легкие перемещаться со стенкой грудной клетки в процессе механического дыхания.
Отрывок от Скотта: невероятно легкая анатомия и физиология! 1-е издание для Великобритании (ISBN: 978-1-
Анатомия и нормальная микробиота дыхательных путей
Цели обучения
- Опишите основные анатомические особенности верхних и нижних дыхательных путей
- Опишите нормальную микробиоту верхних и нижних дыхательных путей
- Объясните, как микроорганизмы преодолевают защитные силы мембран верхних и нижних дыхательных путей и вызывают инфекцию
- Объясните, как микробы и дыхательная система взаимодействуют и изменяют друг друга у здоровых людей и во время инфекции
Клиническая направленность: Ромелу, часть 1
Ромелу, 65-летний мужчина, страдающий астмой и диабетом 2 типа, работает торговым представителем в местном магазине товаров для дома.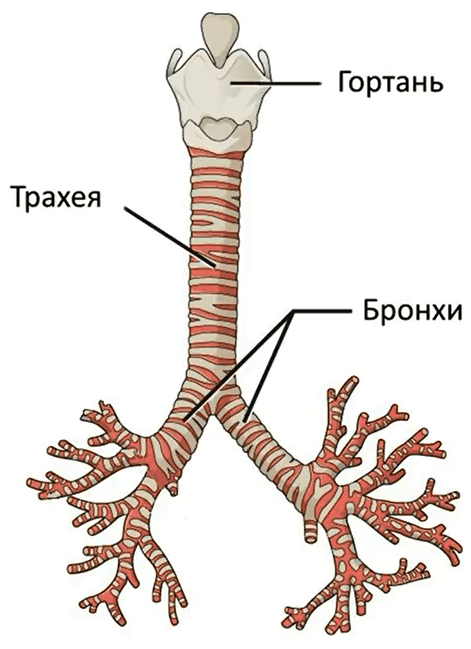 Недавно он почувствовал себя очень плохо и записался на прием к семейному врачу. В клинике Ромелу сообщил, что испытывает головную боль, боль в груди, кашель и одышку. За последний день у него также была тошнота и диарея. Медсестра измерила его температуру и обнаружила, что у него температура 40 ° C (104 ° F).
Недавно он почувствовал себя очень плохо и записался на прием к семейному врачу. В клинике Ромелу сообщил, что испытывает головную боль, боль в груди, кашель и одышку. За последний день у него также была тошнота и диарея. Медсестра измерила его температуру и обнаружила, что у него температура 40 ° C (104 ° F).
Ромелу предположил, что у него, должно быть, случай гриппа (гриппа), и пожалел, что отложил вакцинацию от гриппа в этом году. Выслушав дыхание Ромелу через стетоскоп, врач назначил рентгенографию грудной клетки и взял образцы крови, мочи и мокроты.
- На основании этой информации, какие факторы могли повлиять на болезнь Ромелу?
Мы вернемся к примеру Ромелу на следующих страницах.
Основная функция дыхательных путей — обмен газов (кислорода и углекислого газа) для обмена веществ. Однако вдох и выдох (особенно когда он сильный) также могут служить средством передачи патогенов между людьми.
Анатомия верхней дыхательной системы
Дыхательную систему можно концептуально разделить на верхнюю и нижнюю области в точке надгортанника , структуры, которая изолирует нижнюю дыхательную систему от глотки во время глотания (Рисунок 1).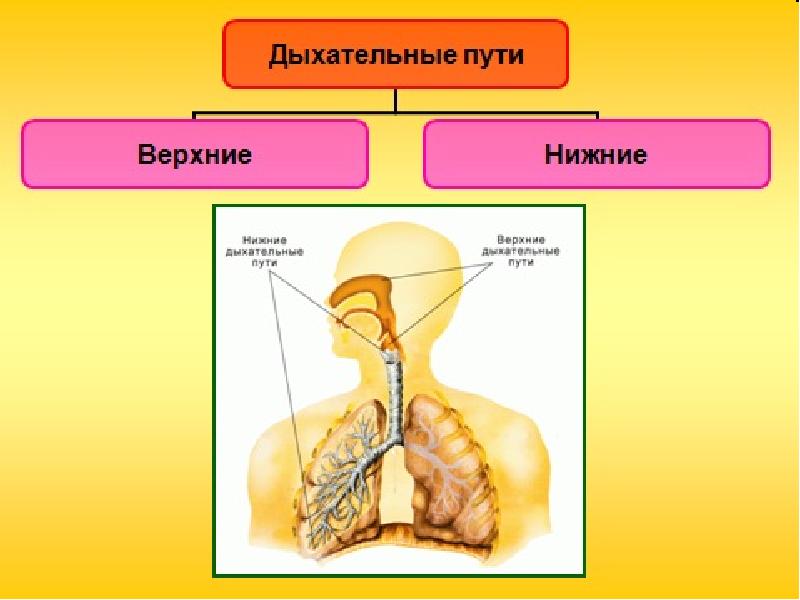 Верхние дыхательные пути находятся в прямом контакте с внешней средой. Ноздри (или ноздри) — это внешние отверстия носа, которые ведут обратно в носовую полость , большое заполненное воздухом пространство за ноздрями. Эти анатомические участки составляют главное отверстие и первый отдел дыхательных путей соответственно. Полость носа покрыта волосками, которые задерживают крупные частицы, такие как пыль и пыльцу, и препятствуют их доступу к более глубоким тканям. Носовая полость также выстлана слизистой оболочкой и железами Боумена, которые вырабатывают слизь, которая помогает задерживать частицы и микроорганизмы для удаления.Носовая полость связана с несколькими другими пространствами, заполненными воздухом. Пазухи, состоящие из четырех пар небольших полостей в черепе, сообщаются с полостью носа через серию небольших отверстий. Носоглотка является частью верхней части глотки, отходящей от задней полости носа. Через носоглотку проходит воздух, вдыхаемый через нос.
Верхние дыхательные пути находятся в прямом контакте с внешней средой. Ноздри (или ноздри) — это внешние отверстия носа, которые ведут обратно в носовую полость , большое заполненное воздухом пространство за ноздрями. Эти анатомические участки составляют главное отверстие и первый отдел дыхательных путей соответственно. Полость носа покрыта волосками, которые задерживают крупные частицы, такие как пыль и пыльцу, и препятствуют их доступу к более глубоким тканям. Носовая полость также выстлана слизистой оболочкой и железами Боумена, которые вырабатывают слизь, которая помогает задерживать частицы и микроорганизмы для удаления.Носовая полость связана с несколькими другими пространствами, заполненными воздухом. Пазухи, состоящие из четырех пар небольших полостей в черепе, сообщаются с полостью носа через серию небольших отверстий. Носоглотка является частью верхней части глотки, отходящей от задней полости носа. Через носоглотку проходит воздух, вдыхаемый через нос. Среднее ухо соединено с носоглоткой через евстахиеву трубу . Среднее ухо отделено от внешнего уха барабанной перепонкой или барабанной перепонкой .И, наконец, слезные железы отводятся в полость носа через носослезные протоки (слезные протоки) . Открытые связи между этими участками позволяют микроорганизмам перемещаться из полости носа в пазухи, среднее ухо (и обратно) и вниз в нижние дыхательные пути из носоглотки.
Среднее ухо соединено с носоглоткой через евстахиеву трубу . Среднее ухо отделено от внешнего уха барабанной перепонкой или барабанной перепонкой .И, наконец, слезные железы отводятся в полость носа через носослезные протоки (слезные протоки) . Открытые связи между этими участками позволяют микроорганизмам перемещаться из полости носа в пазухи, среднее ухо (и обратно) и вниз в нижние дыхательные пути из носоглотки.
Ротовая полость — это вторичное отверстие для дыхательных путей. Ротовая и носовая полости соединяются через зев с глоткой или глоткой. Глотку можно разделить на три области: носоглотка, ротоглотка и гортань .Воздух, вдыхаемый через рот, не проходит через носоглотку; он проходит сначала через ротоглотку, а затем через гортань. небные миндалины , состоящие из лимфоидной ткани, расположены внутри ротоглотки. Гортань, последняя часть глотки, соединяется с гортани , которая содержит голосовую складку (рис. 1).
1).
Рис. 1. (a) Ухо соединено с верхними дыхательными путями евстахиевой трубой, которая открывается в носоглотку.(б) Структуры верхних дыхательных путей.
Подумай об этом
- Определите последовательность анатомических структур, через которые микробы будут проходить на своем пути от ноздрей до гортани.
- Какие две анатомические точки соединяют евстахиевы трубы?
Анатомия нижних отделов дыхательной системы
Нижняя дыхательная система начинается ниже надгортанника в гортани или голосовом ящике (рис. 2). трахея , или дыхательное горло, представляет собой хрящевую трубку, отходящую от гортани, которая обеспечивает беспрепятственный путь воздуху в легкие.Трахея разветвляется на левый и правый бронхи , достигая легких. Эти пути многократно разветвляются, образуя более мелкие и более обширные сети трубок, бронхиолу s. Терминальные бронхиолы, образованные в этой древовидной сети, заканчиваются в тупиках, называемых альвеолами . Эти структуры окружены капиллярными сетями и являются местом газообмена в дыхательной системе. В легких человека содержится порядка 400000000 альвеол. Наружная поверхность легких защищена двухслойной плевральной оболочкой.Эта структура защищает легкие и обеспечивает смазку, позволяющую легким легко двигаться во время дыхания.
Эти структуры окружены капиллярными сетями и являются местом газообмена в дыхательной системе. В легких человека содержится порядка 400000000 альвеол. Наружная поверхность легких защищена двухслойной плевральной оболочкой.Эта структура защищает легкие и обеспечивает смазку, позволяющую легким легко двигаться во время дыхания.
Рис. 2. На этом рисунке показаны структуры нижних дыхательных путей. (кредит: модификация работы Национального института рака)
Защиты дыхательной системы
Внутренняя оболочка дыхательной системы состоит из слизистой оболочки с (рис. 3) и защищена множеством иммунных защит. Бокаловидная клетка в респираторном эпителии выделяет слой липкой слизи.Вязкость и кислотность этого секрета препятствует прикреплению микробов к лежащим ниже клеткам. Кроме того, дыхательные пути содержат мерцательные эпителиальные клетки. Бьющиеся реснички вытесняют и выталкивают слизь и любые захваченные микробы вверх к надгортаннику, где они будут проглочены. Уничтожение микробов таким способом называется эффектом мукоцилиарного эскалатора и является важным механизмом, который предотвращает дальнейшую миграцию вдыхаемых микроорганизмов в нижние дыхательные пути.
Уничтожение микробов таким способом называется эффектом мукоцилиарного эскалатора и является важным механизмом, который предотвращает дальнейшую миграцию вдыхаемых микроорганизмов в нижние дыхательные пути.
Рис. 3. На этой микрофотографии показано строение слизистой оболочки дыхательных путей. (Источник: модификация микрофотографии, предоставленная Медицинской школой Риджентс Мичиганского университета © 2012)
Верхние дыхательные пути находятся под постоянным наблюдением лимфоидной ткани, связанной со слизистой оболочкой (MALT) , включая аденоиды и миндалины. Другие защитные механизмы слизистой оболочки включают секретируемые антитела (IgA), лизоцим, сурфактант и антимикробные пептиды, называемые дефенсинами .Между тем нижние дыхательные пути защищены альвеолярным макрофагом с. Эти фагоциты эффективно убивают любые микробы, которым удается уклониться от других защитных механизмов. Совместное действие этих факторов делает нижние дыхательные пути почти лишенными колонизированных микробов.
Подумай об этом
- Определите последовательность анатомических структур, через которые микробы будут проходить на своем пути от гортани к альвеолам.
- Назовите некоторые защитные механизмы дыхательной системы, защищающие от микробной инфекции.
Нормальная микробиота дыхательной системы
В верхних дыхательных путях содержится обильная и разнообразная микробиота . Носовые ходы и пазухи в основном заселяются представителями Firmicutes , Actinobacteria и Proteobacteria . Наиболее частые идентифицированные бактерии включают Staphylococcus epidermidis , стрептококков группы viridans (VGS), Corynebacterium spp.(дифтероиды), Propionibacterium spp. и Haemophilus spp. Ротоглотка включает в себя многие из тех же изолятов, что и нос и пазухи, с добавлением переменного количества бактерий, таких как виды Prevotella , Fusobacterium , Moraxella и Eikenella , а также некоторые изоляты грибов Candida . Кроме того, многие здоровые люди бессимптомно переносят потенциальные патогены в верхние дыхательные пути.До 20% населения носят в ноздрях Staphylococcus aureus . Глотка также может быть заселена патогенными штаммами Streptococcus , Haemophilus и Neisseria .
Кроме того, многие здоровые люди бессимптомно переносят потенциальные патогены в верхние дыхательные пути.До 20% населения носят в ноздрях Staphylococcus aureus . Глотка также может быть заселена патогенными штаммами Streptococcus , Haemophilus и Neisseria .
Нижние дыхательные пути, напротив, почти не населены микробами. Из организмов, идентифицированных в нижних дыхательных путях, наиболее распространены виды Pseudomonas , Streptococcus , Prevotella , Fusobacterium и Veillonella .В настоящее время неясно, составляют ли эти небольшие популяции бактерий нормальную микробиоту или они временные.
Многие представители нормальной микробиоты дыхательной системы являются условно-патогенными микроорганизмами. Чтобы размножаться и причинять вред хозяину, они сначала должны преодолеть иммунную защиту респираторных тканей. Многие патогены слизистой оболочки продуцируют факторы вирулентности, такие как , адгезин s, которые опосредуют прикрепление к эпителиальным клеткам хозяина, или полисахаридные капсулы, которые позволяют микробам избегать фагоцитоза.Эндотоксин s грамотрицательных бактерий может стимулировать сильную воспалительную реакцию, которая повреждает респираторные клетки. Другие патогены продуцируют экзотоксин s, а третьи обладают способностью выживать в клетках-хозяевах. Как только инфекция дыхательных путей установлена, она имеет тенденцию к повреждению мукоцилиарного эскалатора , ограничивая способность организма изгонять вторгшиеся микробы, тем самым облегчая размножение и распространение патогенов.
Многие патогены слизистой оболочки продуцируют факторы вирулентности, такие как , адгезин s, которые опосредуют прикрепление к эпителиальным клеткам хозяина, или полисахаридные капсулы, которые позволяют микробам избегать фагоцитоза.Эндотоксин s грамотрицательных бактерий может стимулировать сильную воспалительную реакцию, которая повреждает респираторные клетки. Другие патогены продуцируют экзотоксин s, а третьи обладают способностью выживать в клетках-хозяевах. Как только инфекция дыхательных путей установлена, она имеет тенденцию к повреждению мукоцилиарного эскалатора , ограничивая способность организма изгонять вторгшиеся микробы, тем самым облегчая размножение и распространение патогенов.
Вакцины были разработаны против многих наиболее серьезных бактериальных и вирусных патогенов.Некоторые из наиболее важных респираторных патогенов и их вакцины, если таковые имеются, сведены в Таблицу 1. Компоненты этих вакцин будут объяснены позже в этой главе.
| Таблица 1. Некоторые важные респираторные заболевания и вакцины | ||
|---|---|---|
| Болезнь | Возбудитель | Доступные вакцины |
| Ветряная оспа / опоясывающий лишай | Вирус ветряной оспы | Вакцина против ветряной оспы, вакцины против опоясывающего лишая (опоясывающего лишая) |
| Простуда | Риновирус | Нет |
| Дифтерия | Corynebacterium diphtheriae | DtaP, Tdap, DT, Td, DTP |
| Эпиглоттит, средний отит | Haemophilus influenzae | Hib |
| Грипп | Вирусы гриппа | Инактивированный, FluMist |
| Корь | Вирус кори | MMR |
| коклюш | Bordetella pertussis | DTaP, Tdap |
| Пневмония | Streptococcus pneumoniae | Пневмококковая конъюгированная вакцина (PCV13), пневмококковая полисахаридная вакцина (PPSV23) |
| Краснуха (немецкая корь) | Вирус краснухи | MMR |
| Тяжелый острый респираторный синдром (ТОРС) | Коронавирус, связанный с SARS (SARS-CoV) | Нет |
| Туберкулез | Mycobacterium tuberculosis | BCG |
Подумай об этом
- Какие патогенные бактерии входят в нормальную микробиоту дыхательных путей?
- Какие факторы вирулентности используются патогенами для преодоления иммунной защиты дыхательных путей?
Признаки и симптомы респираторной инфекции
Микробные заболевания дыхательной системы обычно приводят к острой воспалительной реакции. Эти инфекции могут быть сгруппированы по пораженному участку и иметь названия, оканчивающиеся на «itis», что буквально означает воспаление из . Например, ринит — воспаление носовых полостей, часто характерное для насморка. Ринит также может быть связан с аллергией на сенную лихорадку или другими раздражителями. Воспаление носовых пазух называется синусит воспаление уха отит . Средний отит — это воспаление среднего уха.Различные микробы могут вызывать фарингит , широко известный как ангина. Воспаление гортани ларингит . Возникающее в результате воспаление может нарушить функцию голосовых связок, вызывая потерю голоса. Когда воспаляются миндалины, это называется тонзиллит . Хронические случаи тонзиллита можно лечить хирургическим путем с помощью тонзиллэктомии. Реже может быть инфицировано надгортанник, заболевание, называемое эпиглоттит . В нижних дыхательных путях воспаление бронхов приводит к бронхиту .
Эти инфекции могут быть сгруппированы по пораженному участку и иметь названия, оканчивающиеся на «itis», что буквально означает воспаление из . Например, ринит — воспаление носовых полостей, часто характерное для насморка. Ринит также может быть связан с аллергией на сенную лихорадку или другими раздражителями. Воспаление носовых пазух называется синусит воспаление уха отит . Средний отит — это воспаление среднего уха.Различные микробы могут вызывать фарингит , широко известный как ангина. Воспаление гортани ларингит . Возникающее в результате воспаление может нарушить функцию голосовых связок, вызывая потерю голоса. Когда воспаляются миндалины, это называется тонзиллит . Хронические случаи тонзиллита можно лечить хирургическим путем с помощью тонзиллэктомии. Реже может быть инфицировано надгортанник, заболевание, называемое эпиглоттит . В нижних дыхательных путях воспаление бронхов приводит к бронхиту . Наиболее серьезной из всех является пневмония, , при которой альвеола в легких инфицированы и воспаляются. Гной и отек накапливаются и заполняют альвеолы жидкостью (так называемые уплотнения). Это снижает способность легких к обмену газов и часто приводит к продуктивному кашлю с удалением мокроты и слизи. Случаи пневмонии могут варьироваться от легких до опасных для жизни и остаются важной причиной смертности как у очень молодых, так и у очень старых.
Наиболее серьезной из всех является пневмония, , при которой альвеола в легких инфицированы и воспаляются. Гной и отек накапливаются и заполняют альвеолы жидкостью (так называемые уплотнения). Это снижает способность легких к обмену газов и часто приводит к продуктивному кашлю с удалением мокроты и слизи. Случаи пневмонии могут варьироваться от легких до опасных для жизни и остаются важной причиной смертности как у очень молодых, так и у очень старых.
Подумай об этом
- Опишите типичные симптомы ринита, синусита, фарингита и ларингита.
Пневмония, связанная с курением
Камила, 22-летняя студентка, хронически курила 5 лет. Недавно у нее появился постоянный кашель, который не поддавался лечению без рецепта. Ее врач назначил рентгенограмму грудной клетки для исследования. Рентгенологические результаты соответствовали пневмонии. Кроме того, из мокроты Камилы был выделен Streptococcus pneumoniae .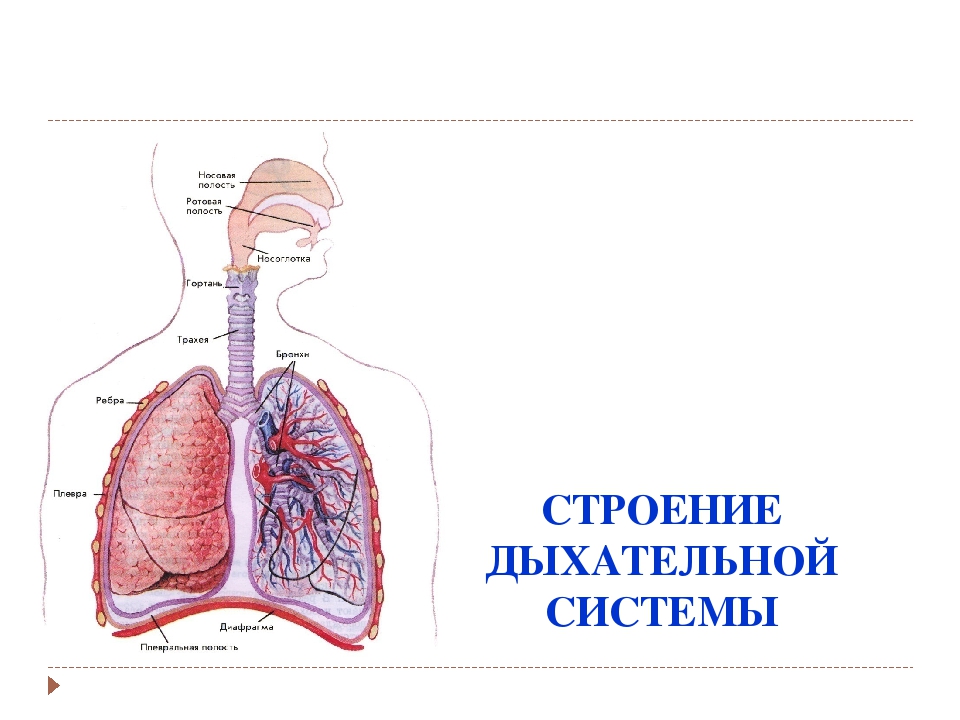
Курильщики подвержены большему риску развития пневмонии, чем население в целом.Было продемонстрировано, что некоторые компоненты табачного дыма нарушают иммунную защиту легких. Эти эффекты включают нарушение функции мерцательных эпителиальных клеток, ингибирование фагоцитоза и блокирование действия антимикробных пептидов. Вместе они приводят к дисфункции мукоцилиарного эскалатора. Таким образом, организмы, попавшие в слизь, могут колонизировать легкие и вызывать инфекции, а не выталкиваться или проглатываться.
Ключевые концепции и резюме
- Дыхательный тракт разделен на верхнюю и нижнюю области в области надгортанника .
- Воздух поступает в верхние дыхательные пути через носовую полость и рот, которые ведут к глотке . Нижние дыхательные пути простираются от гортани до трахеи перед тем, как разветвляться на бронхи , которые далее разделяются с образованием бронхиол , которые заканчиваются в альвеолах , где происходит газообмен.

- Верхние дыхательные пути заселены обширной и разнообразной нормальной микробиотой, многие из которых являются потенциальными патогенами.В нижних дыхательных путях обнаружено несколько микробных обитателей, и они могут быть временными.
- Члены нормальной микробиоты могут вызывать оппортунистические инфекции, используя различные стратегии для преодоления врожденной неспецифической защиты (включая мукоцилиарный эскалатор) и адаптивной специфической защиты дыхательной системы.
- Доступны эффективные вакцины против многих распространенных респираторных патогенов, как бактериальных, так и вирусных.
- Большинство респираторных инфекций приводит к воспалению инфицированных тканей; этим состояниям даны названия, оканчивающиеся на -itis , такие как ринит , синусит , отит , фарингит и бронхит .
Множественный выбор
Что из перечисленного не связано напрямую с носоглоткой?
- среднее ухо
- ротоглотка
- слезные железы
- Полость носа
Показать ответ
Ответ c.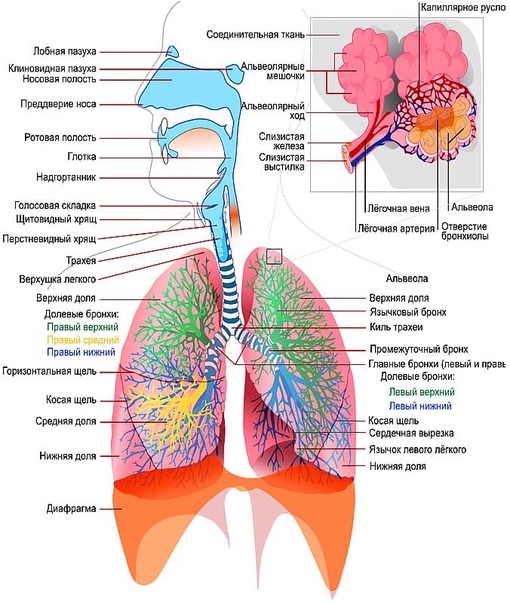 Слезные железы не связаны напрямую с носоглоткой.
Слезные железы не связаны напрямую с носоглоткой.
Какие клетки производят слизь для слизистых оболочек?
- бокаловидные клетки
- макрофаги
- фагоцитов
- Мерцательные эпителиальные клетки
Показать ответ
Ответ а.Бокаловидные клетки производят слизь для слизистых оболочек.
Что из этого правильно упорядочивает структуры, через которые проходит воздух при вдохе?
- глотка → трахея → гортань → бронхи
- глотка → гортань → трахея → бронхи
- гортань → глотка → бронхи → трахея
- гортань → глотка → трахея → бронхи
Показать ответ
Ответ б. Правильный порядок: глотка → гортань → трахея → бронхи
.
___________ разделяет верхние и нижние дыхательные пути.
- бронхов
- гортань
- надгортанник
- небная миндалина
Показать ответ
Ответ c. Надгортанник разделяет верхние и нижние дыхательные пути.
Какой фактор микробной вирулентности наиболее важен для прикрепления к респираторным тканям хозяина?
- адгезины
- липополисахарид
- гиалуронидаза
- капсул
Показать ответ
Ответ а.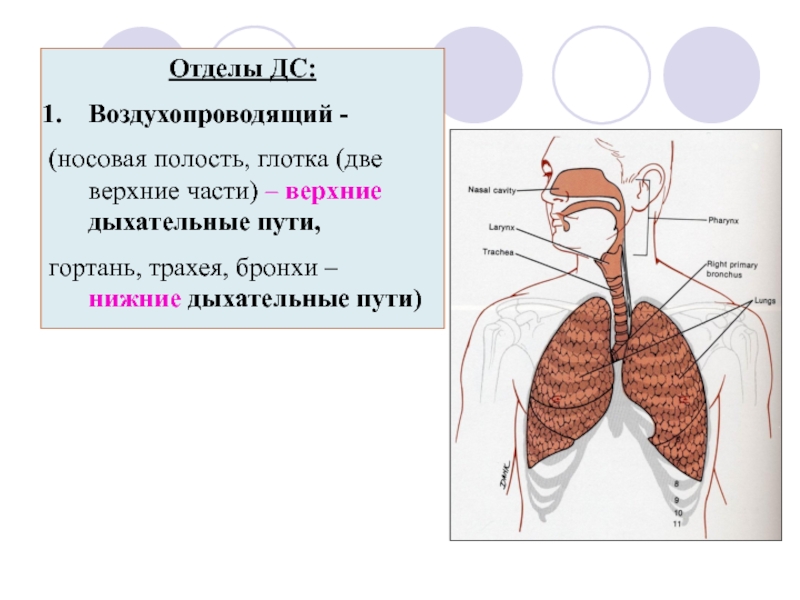 Адгезины являются наиболее важным фактором прикрепления к респираторным тканям хозяина.
Адгезины являются наиболее важным фактором прикрепления к респираторным тканям хозяина.
Заполните бланк
Неприкрепленные микробы перемещаются из легких в надгортанник под действием ___________.
Показать ответ
Неприкрепленные микробы перемещаются из легких в надгортанник с помощью эффекта мукоцилиарного эскалатора .
Многие бактериальные патогены продуцируют ___________, чтобы избежать фагоцитоза.
Показать ответ
Многие бактериальные патогены продуцируют капсулу , чтобы избежать фагоцитоза.
Основной тип антител в защите слизистой оболочки ___________.
Показать ответ
Основным типом антител в защите слизистой оболочки является IgA .
___________ в результате воспаления «голосового аппарата».
Показать ответ
Ларингит возникает в результате воспаления «голосового аппарата».
___________ фагоцитирует потенциальных патогенов в нижних отделах легких.
Показать ответ
Альвеолярные макрофаги фагоцитируют потенциальные патогены в нижних отделах легких.
Подумай об этом
- Объясните, почему нижние дыхательные пути по существу стерильны.
- Объясните, почему пневмония часто опасна для жизни.
- Муковисцидоз, помимо прочего, вызывает образование излишков слизи в легких. Слизь очень сухая и запекшаяся, в отличие от влажной, более жидкой слизи нормальных легких. Как вы думаете, какое влияние это оказывает на защитные силы легких?
- Как вы думаете, почему курильщики чаще страдают от инфекций дыхательных путей?
- Назовите каждую из показанных структур дыхательных путей и укажите, какая у них относительно большая или небольшая нормальная микробиота.
(кредит: модификация работы Национального института рака)
Нижние дыхательные пути: гистология и функции
Гистология нижних дыхательных путей: хотите узнать больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое.”
—
Прочитайте больше.
Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Лоренцо Крамби, бакалавр наук
•
Рецензент:
Димитриос Митилинайос MD, PhD
Последний раз отзыв: 13 ноября 2020 г.
Время чтения: 7 минут
Воздух попадает в легкие по взаимосвязанному пути с постоянно меняющейся эпителиальной выстилкой. В то время как верхние дыхательные пути действуют исключительно как проводящая часть, нижние дыхательные пути служат как , проводящими , так и дыхательными частями дыхательных путей.
Данная статья продолжает обзор эпителиальной слизистой оболочки и опорных клеток нижних дыхательных путей (от гортани до альвеол легких).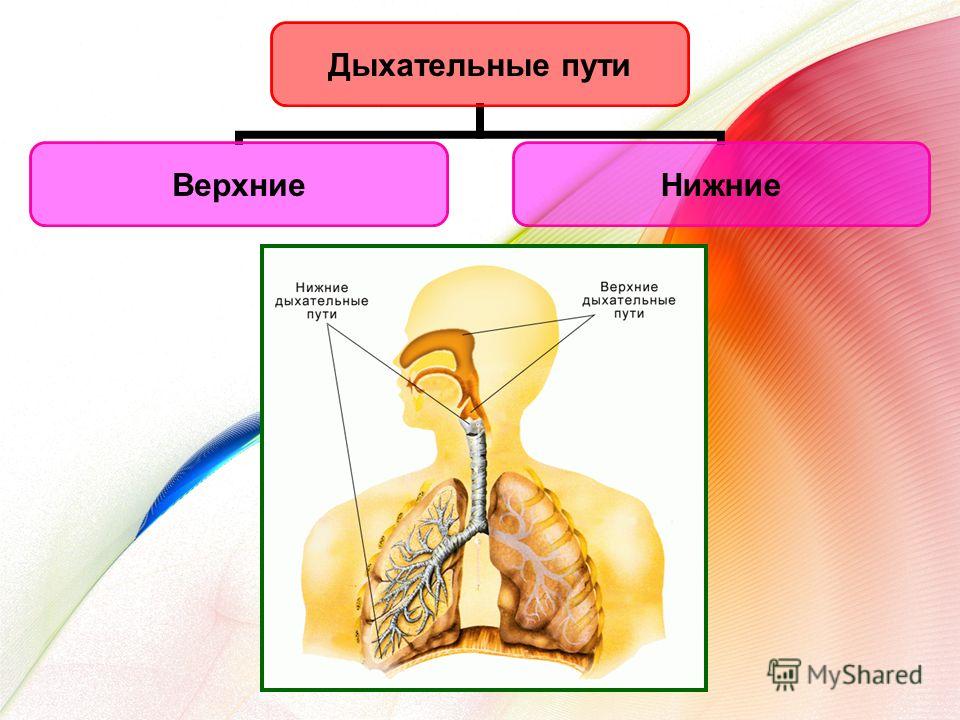
Трахея (вид снизу)
Гортань
Псевдостратифицированный столбчатый мерцательный эпителий с серомукозными железами в собственной пластинке (слизистой оболочке гортани) продолжается до гортани и охватывает ложную голосовую складку и конец желудочка гортани (впадина между ложной голосовой складкой и истинной голосовой связкой) .
Бокаловидные клетки, серомукозные железы, лимфатические узелки и адипоциты наблюдаются по всей собственной пластинке до конца желудочка. Реснички помогают удерживать слизистую оболочку, что помогает уменьшить повреждения, причиненные во время фонации. Большая концентрация лимфатических узелков в желудочке приводит к тому, что его называют гортанными миндалинами.
При прохождении нижней границы желудочка эпителий снова меняется на неороговевший многослойный плоский эпителий, покрывающий настоящие голосовые связки.На этом этапе собственная пластинка бессосудистая, тонкая, в ней отсутствуют железы и лимфатическая ткань.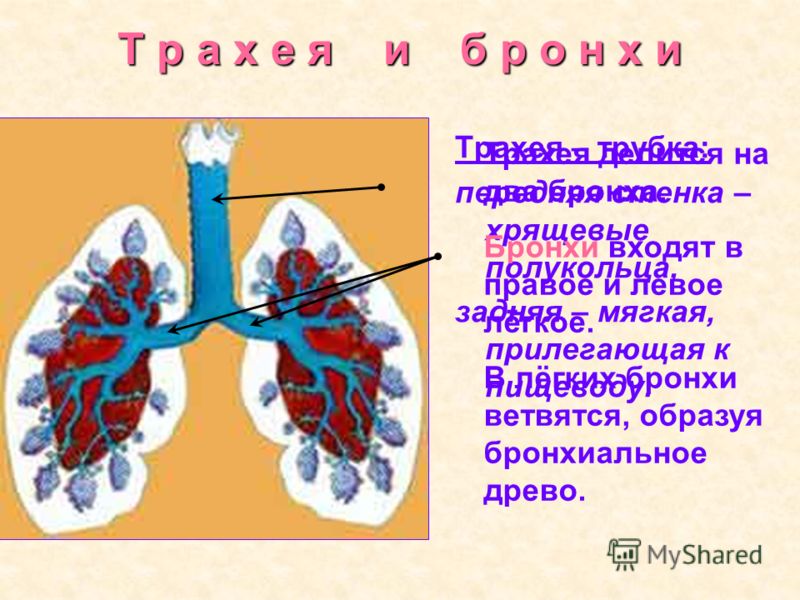 Дополнительные слои ячеек заменяют те, которые были потеряны во время замкнутой фазы вибрации.
Дополнительные слои ячеек заменяют те, которые были потеряны во время замкнутой фазы вибрации.
Плотные эластические волокна голосовой связки входят в собственную пластинку и прикрепляются к голосовой мышце (скелетной мышце). Эпителий снова меняется на псевдостратифицированный реснитчатый столбчатый эпителий с перстневидным хрящом (гиалиновым), образующим нижнюю границу между гортань и трахеей.
Трахея
Трахея прикреплена к перстневидному хрящу гортани с помощью перстневидно-щитовидной железы и расположена кпереди и примыкает к пищеводу. Это слизисто-хрящевая трубка , которая заканчивается сзади гладкой трахеальной мышцей . Гиалиновый хрящ кольца предотвращает схлопывание дыхательных путей во время вдоха.
Вдоль выпуклости С-образных колец адвентиция содержит множество адипоцитов, кровеносных сосудов и нервов и сливается с надхрящницей гиалинового хряща.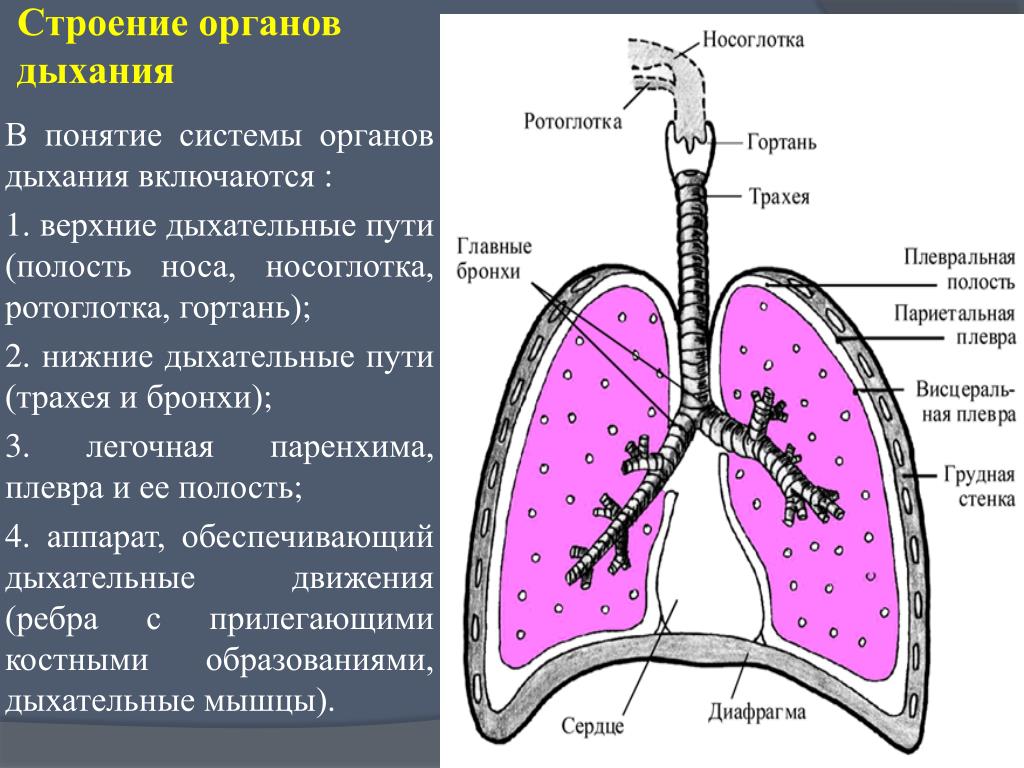
В вогнутости хрящевых колец подслизистая основа имеет многочисленные серомукозные железы, кровеносные сосуды, рыхлые соединительнотканные волокна и разбросанную лимфатическую ткань. В просвете трахеи имеется множество складок слизистой оболочки, вдоль задней стенки, где нет гиалинового хряща.
Дыхательный эпителий трахеи (гистологический слайд)
По всей длине просвет выстлан псевдостратифицированным мерцательным столбчатым эпителием с бокаловидными клетками (респираторный эпителий).
Бронхиальное дерево
Первичные бронхи
Примерно через 10–15 см трахея раздваивается на киле , образуя левый и правый главный бронх . Бронхи также защищены С-образными кольцами гиалинового хряща, а их просветы также выстланы респираторным эпителием.
Бронх плода (гистологический препарат)
Вторичные бронхи
Первичные бронхи входят в легкие и далее разделяются на вторичные (внутрилегочные) бронхи . Эти меньшие бронхи открыты пластинами из гиалинового хряща вместо С-образных колец, наблюдаемых в трахее и главных бронхах. Выстилка респираторного эпителия продолжается от главных бронхов в просвет вторичных внутрилегочных бронхов.
Эти меньшие бронхи открыты пластинами из гиалинового хряща вместо С-образных колец, наблюдаемых в трахее и главных бронхах. Выстилка респираторного эпителия продолжается от главных бронхов в просвет вторичных внутрилегочных бронхов.
Собственная пластинка ограничена тонким слоем гладкой мускулатуры, которая также отделяет ее от подслизистого слоя (содержащего серомукозные железы). Наличие мышечного слоя вызывает значительную складку слизистой оболочки вдоль просвета внутрилегочных бронхов.
Третичные бронхи
Каждый вторичный бронх затем делится на третичный бронх с меньшим просветом. Гиалиновые пластинки все еще присутствуют, но они меньше и дальше друг от друга, чем пластины вокруг вторичных бронхов. Слизистая оболочка просвета также демонстрирует складчатость из-за гладкой мускулатуры стенки бронха.
Серомукозные железы и более мелкие артерии и вены также могут быть обнаружены в подслизистой оболочке и окружающей соединительной ткани соответственно. На этом уровне теперь видны альвеолы вокруг бронхов, но они не сообщаются с ними.
На этом уровне теперь видны альвеолы вокруг бронхов, но они не сообщаются с ними.
Бронхиола (гистологический препарат)
Терминальные бронхиолы
Третичные бронхи продолжают делиться на более мелкие трубчатые структуры, называемые терминальными бронхиолами. Эпителиальная выстилка просвета бронхиол отличается от бронхов. Простые столбчатые ресничные клетки теперь выстилают многочисленные складки слизистой оболочки.
Субэпителиальные железы и гиалиновые хрящевые пластинки в этой области дыхательных путей отсутствуют.Структурная поддержка вместо этого обеспечивается волокнистой соединительной тканью вместе с более выраженными слоями гладких мышц.
Также в терминальных бронхиолах присутствуют экзокринные бронхиолярные клетки или клубные клетки (ранее известные как клетки Клары). Эти кубовидные клетки, не содержащие ресничек, способствуют выработке сурфактанта , (снижает напряжение в узком просвете дыхательной части дыхательных путей), выводят токсины из воздуха и могут дифференцироваться в клетки бронхиального эпителия для замены старых клеток.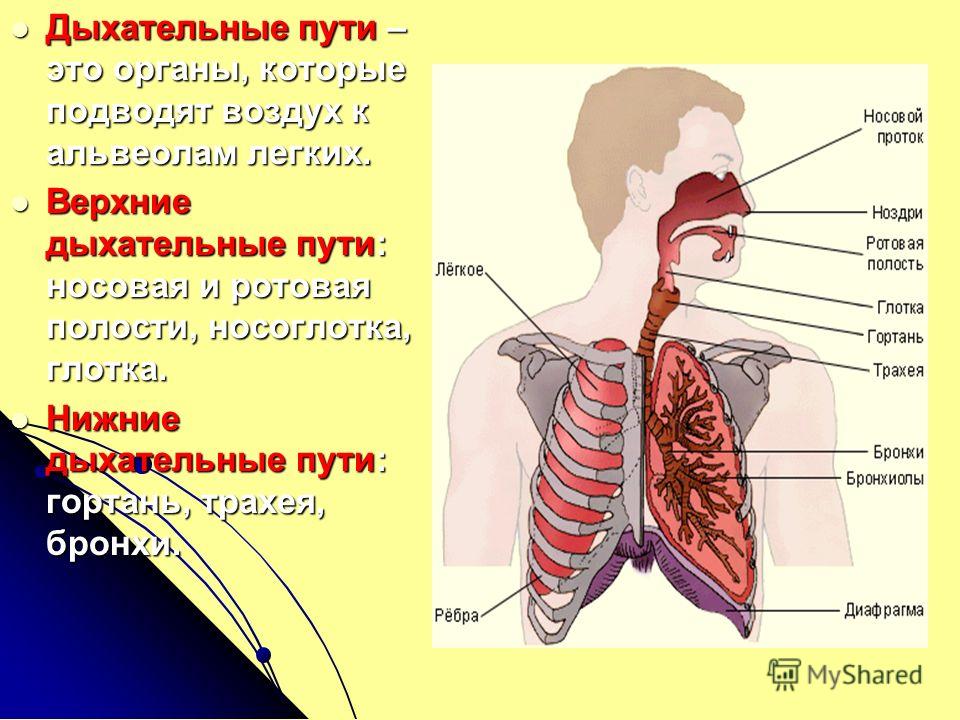
Дыхательные бронхиолы
Терминальные бронхиолы затем разветвляются с образованием респираторных бронхиол . Это отмечает точку перехода от проводящей части дыхательной системы к дыхательной. Эпителий здесь простой кубовидной формы , который может быть реснитчатым проксимально, но лишен ресничек дистально. Слой гладких мышц здесь тоньше, чем в проводящей части.
Альвеолы
Отличительной особенностью дыхательной части дыхательных путей является газообмен.Тонкостенные респираторные бронхиолы разветвляются на альвеолярные протоки с альвеолярными мешочками на конце; простых плоскоклеточных альвеолярных клеток (пневмоциты I типа) обеспечивает идеальную среду для прохождения газов в соседние капиллярные слои и из них.
Пневмоциты II типа (гистологический препарат)
Пневмоциты II типа представляют собой более крупные гранулярные кубовидные клетки, расположенные вдоль точек пересечения альвеол.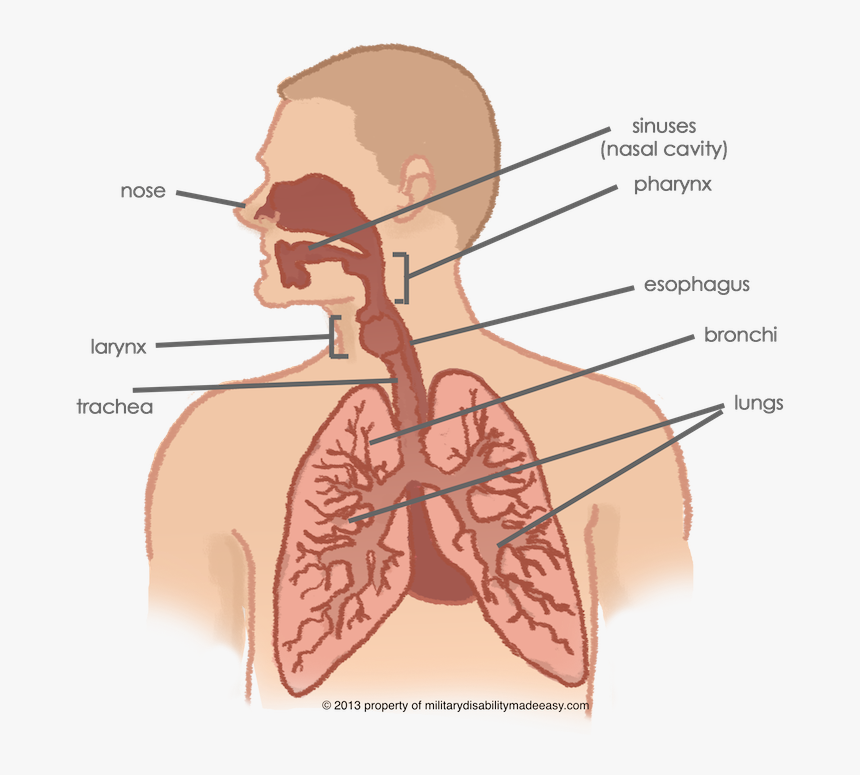 Они (наряду с клетками Клары) отвечают за выработку сурфактанта.Пневмоциты типа II также действуют как клетки-предшественники для обоих типов пневмоцитов. Существует также пылевых клеток, (альвеолярные макрофаги) моноцитарного происхождения, которые выполняют фагоцитарную роль.
Они (наряду с клетками Клары) отвечают за выработку сурфактанта.Пневмоциты типа II также действуют как клетки-предшественники для обоих типов пневмоцитов. Существует также пылевых клеток, (альвеолярные макрофаги) моноцитарного происхождения, которые выполняют фагоцитарную роль.
Клинические корреляты
Круп
Отек гортани может привести к обструкции дыхательных путей у маленьких детей. Воспаление может быть связано с стридором при вдохе, кашле и охриплости голоса. Это относительно распространенная патология, известная как круп .
Неопухолевые полипы
Неопухолевые полипы могут появиться на голосовых связках в ответ на воспаление или травму. Это характерно для всех возрастных групп и влияет на тех, кто громко поет или проповедует (см. Glottis). И вирусы, и бактерии являются заметными агентами, ответственными за воспалительный патогенез нижних дыхательных путей. Симптомы могут включать кашель, чувство стеснения в груди, хрипы, одышку и цианоз. Критические ситуации возникают, когда пациенты младенцы и дети.
Симптомы могут включать кашель, чувство стеснения в груди, хрипы, одышку и цианоз. Критические ситуации возникают, когда пациенты младенцы и дети.
Другие состояния нижних дыхательных путей
Известные болезни нижних дыхательных путей включают астму , хронический бронхит , эмфизему , пневмонию и туберкулез ; все это, если их не лечить, может привести к дыхательной недостаточности и смерти.
Гистология нижних дыхательных путей: хотите узнать больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое».
—
Прочитайте больше.
Ким Бенгочеа, Университет Реджиса, Денвер
Показать ссылки
Артикул:
- Ерощенко В. и Фиоре М. (2008). Атлас гистологии с функциональными корреляциями Дифьоре.
 11 изд. Филадельфия: Wolters Kluwer Health / Lippincott Williams & Wilkins, стр. 333–334, 340–351.
11 изд. Филадельфия: Wolters Kluwer Health / Lippincott Williams & Wilkins, стр. 333–334, 340–351. - Рубин Э. и Райснер Х. (2014).Основы патологии Рубина. 6-е изд. Филадельфия: Wolters Kluwer Health / Lippincott Williams & Wilkins, стр. 321, 328–330.
- Sinnatamby, C. и Last, R. (2011). Анатомия Ласта. 12-е изд. Эдинбург: Черчилль Ливингстон / Эльзевир, стр 215-217 ,.
Иллюстраторы:
- Трахея (вид спереди) — Begoña Rodriguez
- Обзор бронхиального дерева (вид снизу) — Пол Ким
© Если не указано иное, все содержимое, включая иллюстрации, является исключительной собственностью Kenhub GmbH и защищено немецкими и международными законами об авторских правах.Все права защищены.
Верхние дыхательные пути — Physiopedia
Введение
Дыхательная система структурно разделена на верхние и нижние дыхательные пути. Верхние дыхательные пути состоят из носа, носовой полости и глотки, а нижние дыхательные пути — это гортань; трахея, бронхиальное дерево и легкие.
Нос
Нос имеет внешнюю часть и внутреннюю часть внутри черепа. Он образован верхним костным каркасом (состоящим из костей носа, носовой части лобных костей и лобных отростков верхней челюсти), ряда хрящей в нижней части и небольшой зоны фибро-жировой клетчатки. ткань, образующая латеральный край ноздри (крылья носа).Он разделен на две части носовой перегородкой.
Носовая перегородка обычно прямая при рождении и остается прямой в раннем детстве, но с возрастом перегородка сгибается в одну сторону. Это может вызвать закупорку носовой полости, затрудняющую дыхание [1] . Внутренняя часть, верхняя и задняя от носа, состоит из носовой полости.
Полость носа
Носовая полость начинается от ноздрей до хоан. Хоаны — это отверстия овальной формы между носовыми полостями и носоглоткой [2] .Передняя часть носовой полости внутри каждой ноздри содержит преддверие, которое является расширенной камерой и выстлано грубыми волосками или вибриссами с многослойным плоским эпителием (который является продолжением многослойного плоского эпителия кожи).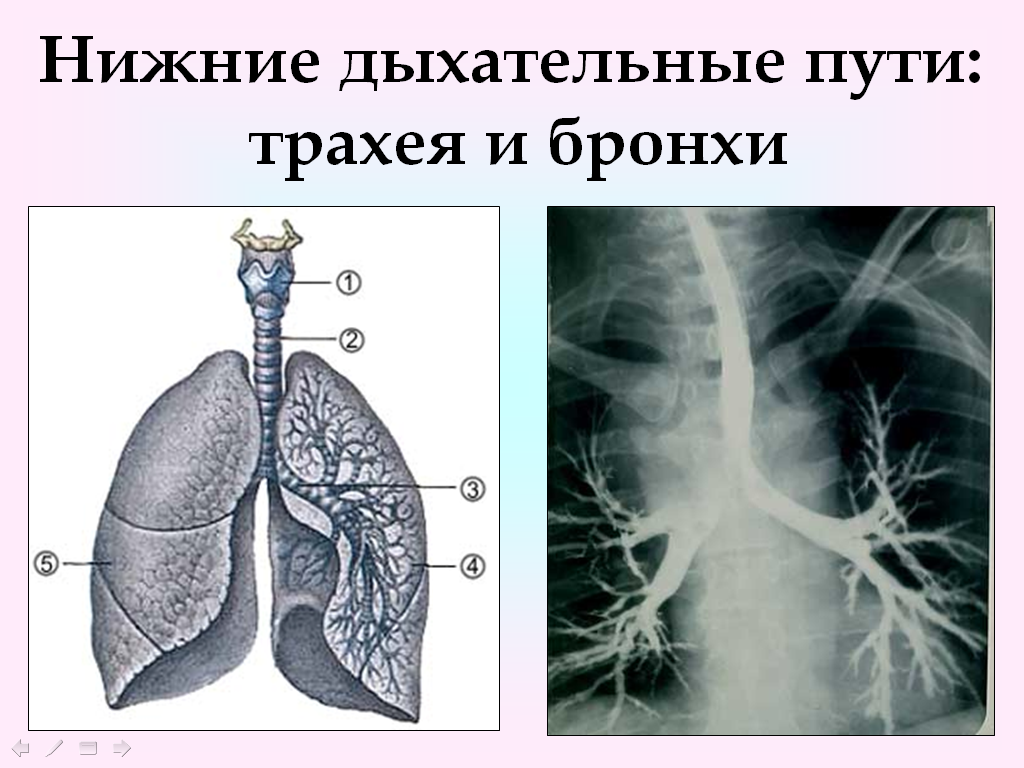 Носовая перегородка, состоящая из костей и хрящей, разделяет носовую полость на правую и левую камеры, называемые носовыми ямками.
Носовая перегородка, состоящая из костей и хрящей, разделяет носовую полость на правую и левую камеры, называемые носовыми ямками.
Боковая стенка ямки дает начало трем складкам тканей: верхней, средней и нижней носовых раковинах.
Раковины разделяют каждую сторону носовой полости на ряд канавок (верхний, средний и нижний носовой ход). Раковины состоят из слизистых оболочек, поддерживаемых тонкими спиралевидными носовыми раковинами. Раковины значительно увеличивают площадь поверхности слизистой оболочки, по которой перемещается воздух [2] . Слизистая оболочка содержит слизистые бокаловидные клетки и обширную сеть кровеносных сосудов, которые доставляют тепло и влагу [3] . Твердое небо образует дно полости носа и отделяет его от ротовой полости.
Кровоснабжение и венозный дренаж
[4] [2]
Верхняя часть полости носа получает артериальное кровоснабжение от передней и задней решетчатых ветвей глазной артерии; ветвь внутренней сонной артерии.
Клиновидно-небная ветвь верхнечелюстной артерии распространяется в нижнюю часть полости и соединяется с перегородочной ветвью верхней губной ветви лицевой артерии в передне-нижней части перегородки.Именно из этой части, в пределах преддверия носа, носовое кровотечение происходит примерно в 90% случаев.
Подслизистое венозное сплетение оттекает в клиновидно-небные, лицевые и офтальмологические вены.
Нервное питание
[5] [2]
Обонятельный нерв снабжает специализированную обонятельную зону носа, которая занимает область в самых верхних частях перегородки и боковых стенках носовой полости.
Перегородка снабжается в основном носо-небным нервом, отходящим от верхнечелюстного нерва через крылонебный нервный узел.
Боковая стенка иннервируется в области верхней и средней раковин латеральным задним верхним носовым нервом. Нижняя раковина получает ответвления от переднего верхнего альвеолярного нерва (идущего от верхнечелюстного нерва в подглазничном канале) и от переднего (большого) небного нерва (происходящего от крылонебного ганглия). Передняя часть боковой стенки перед раковинами снабжена передней решетчатой ветвью носоцилиарного нерва.
Передняя часть боковой стенки перед раковинами снабжена передней решетчатой ветвью носоцилиарного нерва.
Передний решетчатый нерв иннервирует хрящевой кончик носа как с внутренней, так и с внешней стороны.
Дно в передней части снабжается передне-верхним альвеолярным нервом, а в задней части — передним (большим) небным нервом.
Преддверие принимает терминальные волокна инфраорбитальной ветви верхнечелюстного нерва, которые также снабжают кожу непосредственно латеральнее носа и под ним.
Глотка
Глотка представляет собой мышечно-фасциальный проход в форме полутрубы (вогнутой формы), соединяющий ротовую и носовую полости в голове с гортань и пищеводом на шее.Полость глотки — это общий путь для воздуха и пищи. Глотка прикрепляется вверху к основанию черепа и непрерывно внизу с верхушкой пищевода примерно на уровне позвонка CVI [3] . Стенки глотки прикрепляются кпереди к краям полостей носа, ротовой полости и гортани, таким образом, глотка делится на носоглотку, ротоглотку и гортань.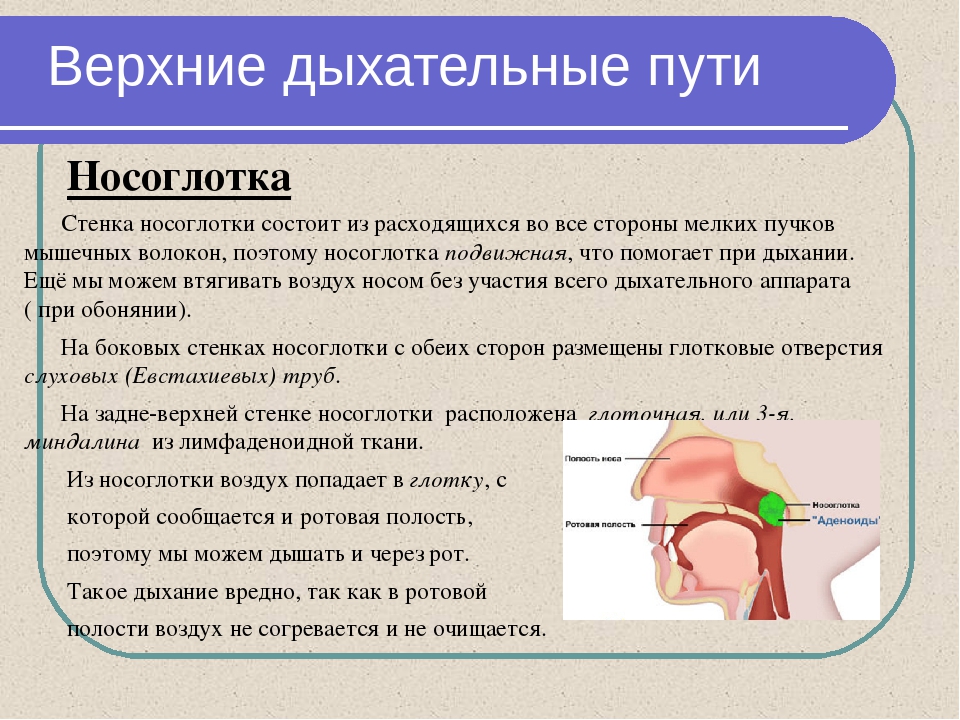
носоглотка простирается от хоан вниз до нижнего края мягкого неба.Мягкое небо окружает язычок по центру и с обеих сторон сливается со стенкой глотки. Передняя часть обращена к ротовой полости, а задняя часть образует часть носоглотки. Он выстлан слизистой оболочкой, содержащей псевдослоистый реснитчатый столбчатый эпителий с бокаловидными клетками. Паралич мышц мягкого неба приводит к типичной носовой речи и срыгиванию пищи через нос [3] .
Слизистая оболочка задней стенки носоглотки содержит скопление лимфоидной ткани, называемое единственной глоточной или аденоидной миндалиной.Эта структура может гипертрофироваться и вызывать обструкцию носа, которая может способствовать обструктивному апноэ во сне (OSA) у детей [5] . Мышечные структуры в стенке носоглотки и мягкого неба играют важную роль в речи, глотании [6] и дыхании. Эти мышцы действуют, разделяя потоки воздуха между оральным и назальным путями, особенно в условиях повышенной вентиляции. Небные мышцы также важны для поддержания проходимости дыхательных путей.
Небные мышцы также важны для поддержания проходимости дыхательных путей.
ротоглотка простирается от мягкого неба до надгортанника. С латеральной стороны он ограничен передней (небно-язычной) и задней (небно-глоточной) столбами миндалин, которые сливаются вверху с мягким небом и между которыми лежат ямки небных миндалин. Сзади стенка глотки в основном состоит из сужающих мышц глотки. Ротоглотка служит основным каналом для твердых и жидких тел изо рта в пищевод и для потока воздуха через гортань [2] .Язычок предотвращает попадание проглоченного материала в носоглотку и полость носа [4] .
гортань простирается от кончика надгортанника до пищевода и проходит кзади к гортани. Гортань выстлана многослойным плоским эпителием. Однако глотка представляет собой складную мышечную трубку по сравнению с носовым и гортанным сегментами верхних дыхательных путей, которые поддерживаются костными и хрящевыми структурами [7] .
Мышцы глотки
[2] [7]
Мышцы глотки — это верхний, средний и нижний констрикторы, называемые stylopharyngeus, salpingopharyngeus и palatopharyngeus соответственно.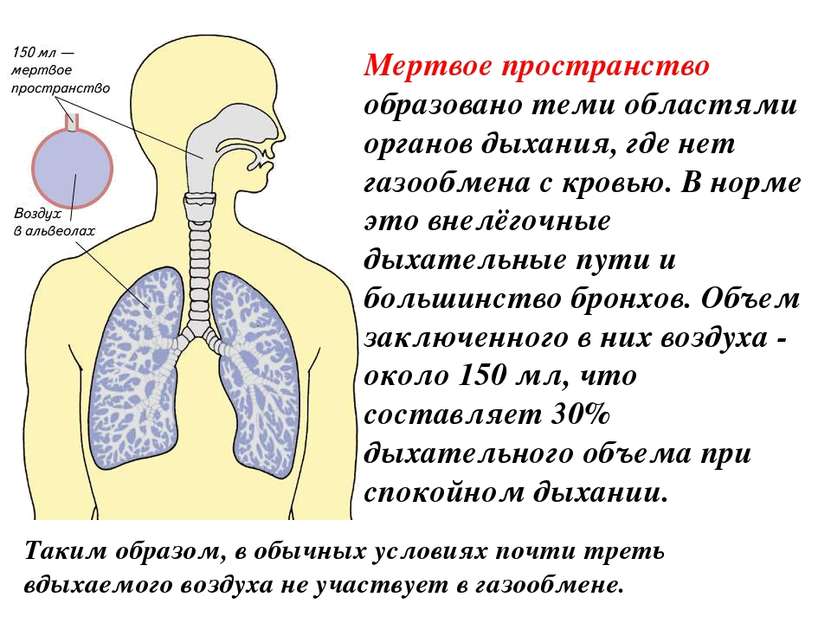 Констрикторные мышцы имеют обширное начало от черепа, нижней челюсти, подъязычной кости и гортани с обеих сторон.
Констрикторные мышцы имеют обширное начало от черепа, нижней челюсти, подъязычной кости и гортани с обеих сторон.
Они охватывают глотку и входят в срединный шов, который проходит по всей длине задней поверхности глотки, прикрепляясь вверху к глоточному бугорку на базилярной части затылочной кости и переходя внизу со стенкой пищевода.
Сосудистое, лимфатическое и нервное снабжение
[7] [4] [8]
Кровоснабжение небной миндалины — это тонзиллярная ветвь лицевой артерии, которая проходит вместе с двумя комитантными венами, пронизывая верхнюю сокращающую мышцу и входя в нижний полюс миндалины. Кроме того, свой вклад вносят ветви от язычной, восходящей небной, восходящей глоточной и верхнечелюстной артерий.
Венозный возврат через комитантные вены и паратонзиллярную вену соединяется с глоточным венозным сплетением.Именно эта вена является причиной случайных неприятных венозных кровотечений после тонзиллэктомии.
Лимфы оттекают в верхние глубокие шейные узлы; югуло-дигастральный узел или миндалин.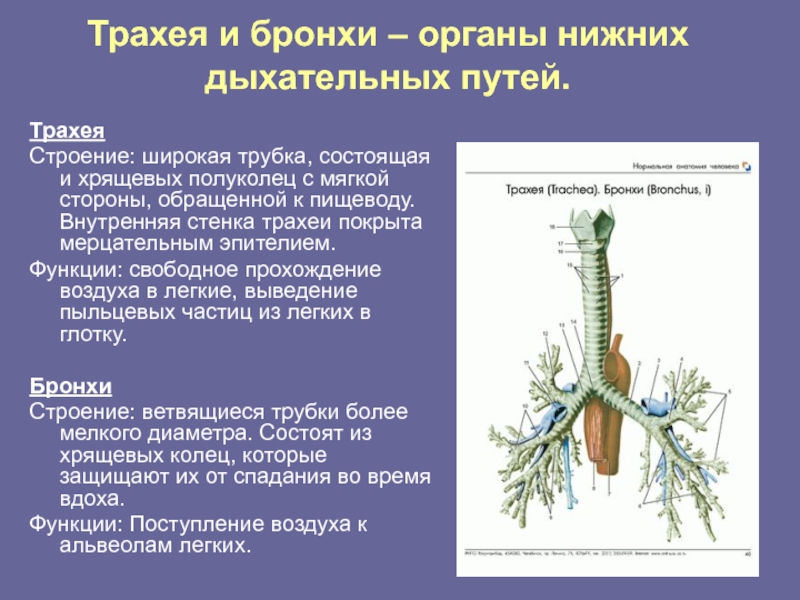 Небные и глоточные миндалины, а также скопления лимфы на задней части языка образуют непрерывное кольцо лимфоидной ткани вокруг входа в глотку, которое называется кольцом Вальдейера.
Небные и глоточные миндалины, а также скопления лимфы на задней части языка образуют непрерывное кольцо лимфоидной ткани вокруг входа в глотку, которое называется кольцом Вальдейера.
Сенсорное питание глотки осуществляется через:
· языкоглоточный нерв через глоточное сплетение;
· задняя небная ветвь верхнечелюстного нерва;
· веточки язычной ветви нижнечелюстного нерва
Констрикторные мышцы снабжены нервным сплетением глотки, которое передает волокна добавочного нерва в глоточную ветвь блуждающего нерва.Кроме того, нижний констриктор снабжал ветвь наружной верхней гортани и возвратную гортанную ветвь блуждающего нерва.
Список литературы
- ↑ Шиер Д., Батлер Дж., Льюис Р. Хоул «Основы анатомии и физиологии человека». 12 th Edition New York: McGraw Hill, 2010
- ↑ 2,0 2,1 2,2 2,3 2,4 2,5 Drake, RL, Vogl, W, Mitchell, AW, Gray, H.
 Анатомия Грея для студентов. 2-е издание. Филадельфия: Черчилль Ливингстон / Эльзевьер, 2010 г.
Анатомия Грея для студентов. 2-е издание. Филадельфия: Черчилль Ливингстон / Эльзевьер, 2010 г. - ↑ 3,0 3,1 3,2 Патва А., Шах А. Анатомия и физиология дыхательной системы, имеющая отношение к анестезии. Индийский журнал анестезии. 2015; 59 (9): 533–541. DOI: 10.4103 / 0019-5049.165849
- ↑ 4,0 4,1 4,2 Мур, К.Л., Далли, А.Ф., Агур, AM. Клинически ориентированная анатомия. 7 -е издание . Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс, 2014 г.
- ↑ 5.0 5,1 Хамид К., Шеннон Дж., Мартин Дж. Физиологические основы респираторных заболеваний. Гамильтон: BC Decker Inc, 2005
- ↑ Бурк Р.Л., Кинг Г.К. Ротоглотка В: Morrison WH, Garden, AS, Ang KK. редакторы. Радиационная Онкология. 9-е издание. Elsevier Inc., 2010. p224-249. Доступно по адресу: https://www.sciencedirect.com/science/article/pii/B978032304971
11 (по состоянию на 25 июня 2019 г.
 )
) - ↑ 7,0 7,1 7,2 Эллис Х., Фельдман С., Харроп-Гриффитс В.Анатомия для анестезиологов. 8-е изд. Оксфорд: Blackwell Publishing Ltd. 2004.
- ↑ Дрейк, Р.Л., Фогл, В., Митчелл, А.В., Грей, Анатомия Х. Грея для студентов, 2-е изд. Филадельфия: Черчилль Ливингстон / Эльзевьер, 2010 г.
Нижние дыхательные пути: Обзор структуры и функций Учебное пособие
Транскрипция видео
Скачать PDF
Добро пожаловать на этот урок сегодня о нижних дыхательных путях. Сегодня мы будем определять структуры, связанные с нижними дыхательными путями.Итак, наша дыхательная система, прежде всего, я хочу определить, что это такое, чтобы вы могли немного лучше понять этот урок.
Итак, наша дыхательная система — это система органов, состоящая из легких и дыхательных путей, которые позволяют нам обмениваться газами между нами и окружающей средой. Итак, нам нужно поглощать кислород и выводить углекислый газ, и наша дыхательная система позволяет нам делать это с помощью структур, которые из него состоят. Итак, мы разделяем дыхательную систему на верхние и нижние тракты.Итак, сегодня мы собираемся сосредоточить внимание на структурах, связанных с нижними дыхательными путями.
Итак, мы разделяем дыхательную систему на верхние и нижние тракты.Итак, сегодня мы собираемся сосредоточить внимание на структурах, связанных с нижними дыхательными путями.
Итак, чтобы начать, мы начнем с маркировки трахеи. Итак, эти структуры здесь связаны с верхними дыхательными путями. И в основном их функция — просто забирать воздух и фильтровать его по направлению к трахее. Так что трахею также иногда называют дыхательной трубой. Возможно, так люди говорят о трахее.
Но в основном он соединяет верхние дыхательные пути или соединяет гортань, часть верхних дыхательных путей с бронхами и легкими. И эта трахея усилена гибкими хрящевыми лентами, что делает ее более гибкой и может немного расширяться. Если вы действительно чувствуете переднюю часть горла, вы можете почувствовать те хрящевые группы, которые находятся на трахее. На самом деле это то, что вы можете почувствовать снаружи. Это наша трахея.
Следующее, о чем мы поговорим, это бронхи.Таким образом, наша трахея разделится на эти две трубки.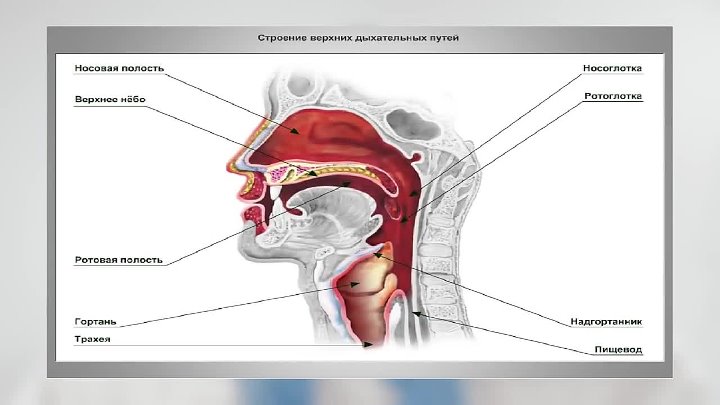 По одной трубке проведут к каждому легкому. Мы называем это бронхами.
По одной трубке проведут к каждому легкому. Мы называем это бронхами.
Итак, оттуда воздух движется из трахеи в бронхи, а затем в легкие. Итак, легкие — наш главный орган дыхательной системы, участвующий в газообмене. Таким образом, бронхи, попав в легкие, фактически разветвляются на более мелкие трубки, которые мы называем бронхиолами.
Итак, эти бронхиолы представляют собой трубки меньшего размера, которые затем соединяются с альвеолами.Итак, если мы посмотрим на это изображение здесь, это изображение альвеол. Так что это фактически место газообмена.
Итак, представьте, что это одна из бронхиол, которая затем разветвляется на альвеолы. Итак, альвеолы - это особое место в легких, где происходит газообмен. Здесь углекислый газ и кислород обмениваются с капиллярами в легких, в альвеолах.
Еще одна структура, на которую мы собираемся взглянуть, — это диафрагма. Итак, диафрагма — это мышца, которая отделяет грудную полость от брюшной полости.Он находится прямо под легкими.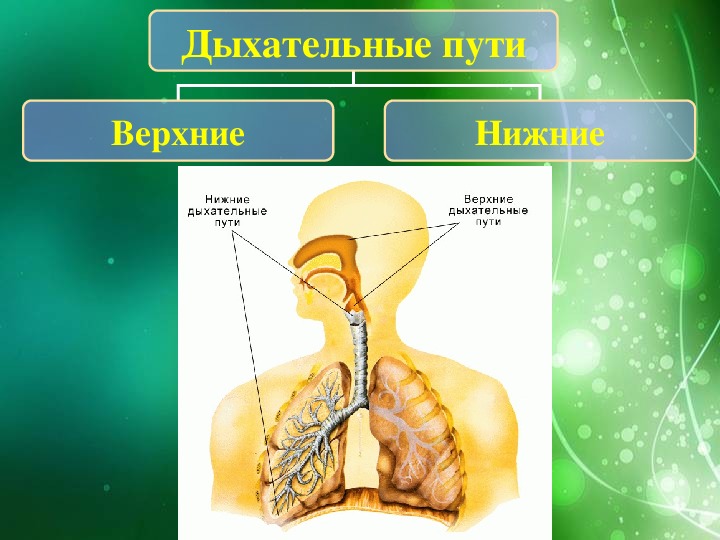 По сути, он помогает регулировать давление в грудной полости, что способствует дыхательному циклу. Таким образом, он просто играет роль в регулировании давления в грудной полости.
По сути, он помогает регулировать давление в грудной полости, что способствует дыхательному циклу. Таким образом, он просто играет роль в регулировании давления в грудной полости.
Итак, это структуры, связанные непосредственно с нижними дыхательными путями. Но другие структуры, включая, например, мышцы межреберных ребер, также играют роль в функционировании нижних дыхательных путей, регулируя давление в груди.Но на сегодняшний день нам просто нужно знать эти структуры, связанные непосредственно с нижними дыхательными путями, и функции каждой из них. Итак, этот урок был обзором нижних дыхательных путей.
.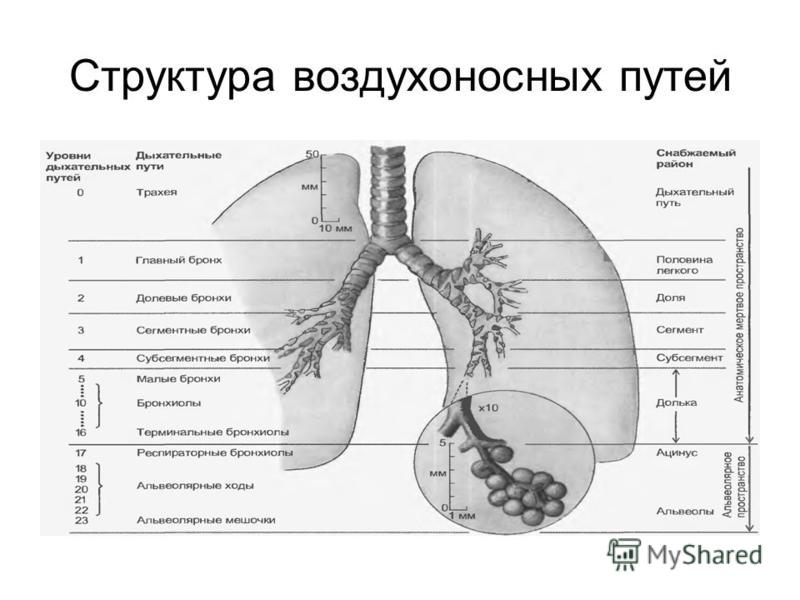

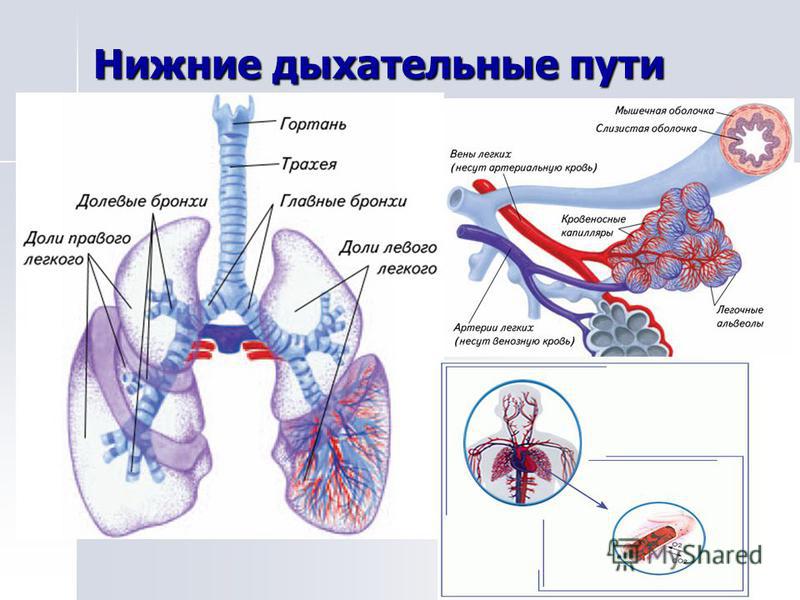 И на сегодня у нас нет данных, которые бы подтверждали, что наши тесты невалидны или исследования проводятся с какими-то ошибками», – отметила Айжан Есмагамбетова.
И на сегодня у нас нет данных, которые бы подтверждали, что наши тесты невалидны или исследования проводятся с какими-то ошибками», – отметила Айжан Есмагамбетова.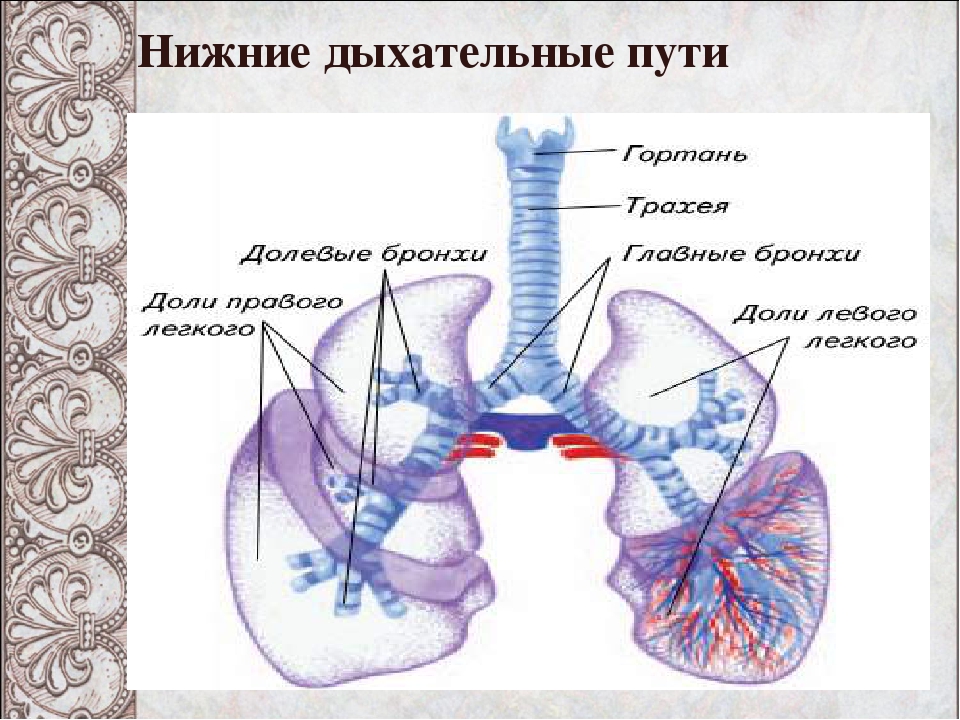

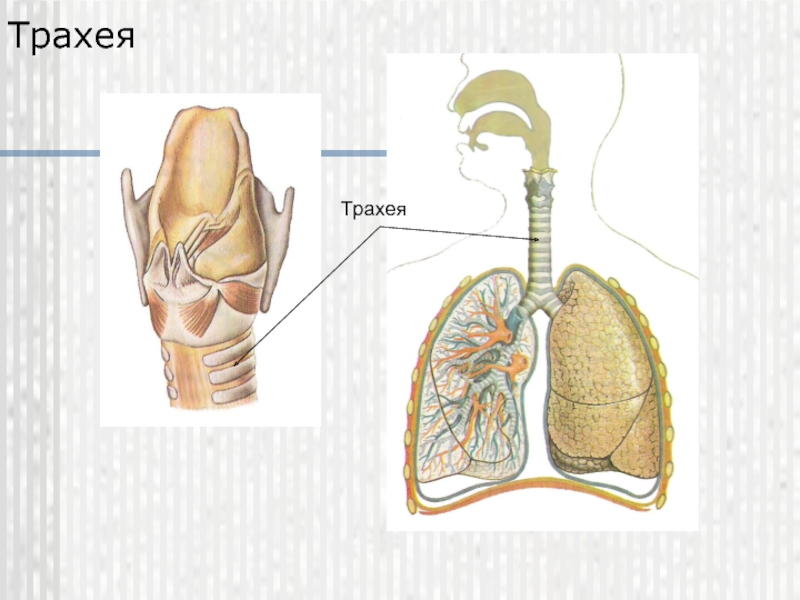
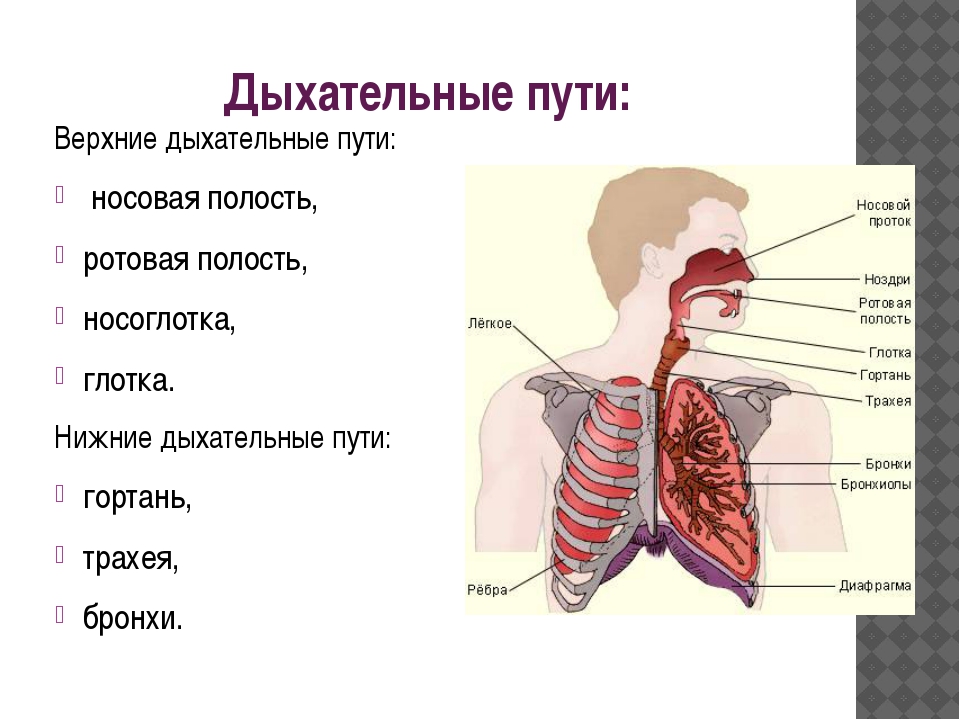 11 изд. Филадельфия: Wolters Kluwer Health / Lippincott Williams & Wilkins, стр. 333–334, 340–351.
11 изд. Филадельфия: Wolters Kluwer Health / Lippincott Williams & Wilkins, стр. 333–334, 340–351. Анатомия Грея для студентов. 2-е издание. Филадельфия: Черчилль Ливингстон / Эльзевьер, 2010 г.
Анатомия Грея для студентов. 2-е издание. Филадельфия: Черчилль Ливингстон / Эльзевьер, 2010 г.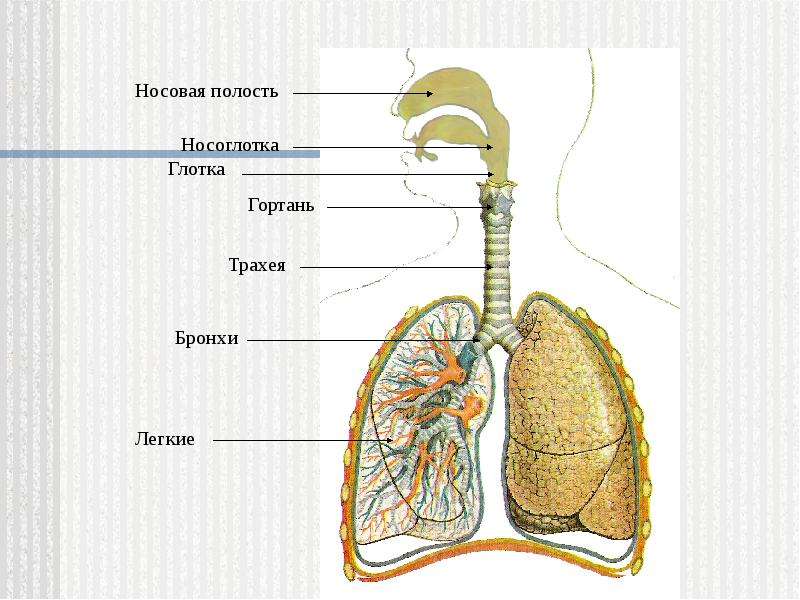 )
)