Очаговая склеродермия | #05/08 | «Лечащий врач» – профессиональное медицинское издание для врачей. Научные статьи.
За последнее десятилетие существенно расширились представления о системных заболеваниях соединительной ткани, среди которых второе место по частоте занимает склеродермия. Заболевание характеризуется системным прогрессирующим поражением соединительной ткани с преобладанием фиброзно-склеротических и сосудистых изменений по типу облитерирующего эндартериита с распространенными вазоспастическими расстройствами [7, 12].
Несмотря на отсутствие официальных статистических данных, можно утверждать, что больных с таким аутоиммунным заболеванием, как очаговая склеродермия, становится все больше и протекает это заболевание агрессивнее [15]. Возможно, это связано с несоблюдением норм диспансеризации и сроков лечения [11].
Дискуссии о взаимосвязи системной (ССД) и ограниченной (ОСД) склеродермии продолжаются. По мнению некоторых авторов ОСД и ССД представляет собой разновидности одного патологического процесса, что подтверждается наличием висцеропатий при ОСД, однонаправленностью метаболических сдвигов, общностью патогистологических изменений кожи при обеих формах болезни, а также случаями трансформации локализованного процесса в прогрессирующий системный склероз [3, 12, 14, 18]. Другие исследователи относят к группе «диффузных болезней соединительной ткани» лишь ССД, считая, что ОСД и ССД — два резко различающихся по клинической картине, течению и прогнозу заболевания. Однако не всегда можно провести четкую границу между очаговым и системным процессом. Клинические наблюдения показали, что поражение кожи как один из первых признаков диффузной склеродермии наблюдается в 61% случаев, а описания трансформации ограниченного процесса, в частности, склероатрофического лихена, в системную склеродермию дают основание предполагать единство этих двух форм. Как свидетельствуют результаты обследования больных ограниченной склеродермией, неблагоприятному течению заболевания с переходом в системный процесс способствуют в основном 4 фактора:
По мнению некоторых авторов ОСД и ССД представляет собой разновидности одного патологического процесса, что подтверждается наличием висцеропатий при ОСД, однонаправленностью метаболических сдвигов, общностью патогистологических изменений кожи при обеих формах болезни, а также случаями трансформации локализованного процесса в прогрессирующий системный склероз [3, 12, 14, 18]. Другие исследователи относят к группе «диффузных болезней соединительной ткани» лишь ССД, считая, что ОСД и ССД — два резко различающихся по клинической картине, течению и прогнозу заболевания. Однако не всегда можно провести четкую границу между очаговым и системным процессом. Клинические наблюдения показали, что поражение кожи как один из первых признаков диффузной склеродермии наблюдается в 61% случаев, а описания трансформации ограниченного процесса, в частности, склероатрофического лихена, в системную склеродермию дают основание предполагать единство этих двух форм. Как свидетельствуют результаты обследования больных ограниченной склеродермией, неблагоприятному течению заболевания с переходом в системный процесс способствуют в основном 4 фактора:
-
дебют заболевания в возрасте до 20 или после 50 лет; -
множественная бляшечная или линейная формы заболевания; -
локализация очагов поражения с вовлечением кожи лица или областей над суставами конечностей; -
выраженность дефицита клеточного звена иммунитета, дисиммуноглобулинемии, повышение крупнодисперсных циркулирующих иммунных комплексов и антилимфоцитарных антител [2, 3, 12, 16].
ОСД, так же как и ССД, чаще болеют лица женского пола, например, девочки болеют чаще мальчиков более чем в 3 раза, а женщины в возрасте 40–55 лет составляют 75% больных склеродермией [21]. Заболевание может возникать в любом возрасте, даже у новорожденных, начинаясь обычно без каких-либо субъективных ощущений и нарушения общего состояния. В связи с тенденцией растущего организма к распространению патологии, к выраженным сосудистым реакциям у детей это заболевание часто имеет склонность к обширному поражению, хотя в ранние сроки может проявляться единичными очагами.
Патогенез склеродермии связывают главным образом с гипотезами обменных, сосудистых и иммунных нарушений. На возникновение ОСД влияют также нарушения вегетативной нервной системы и нейроэндокринные расстройства. Принято рассматривать ограниченную склеродермию как своеобразное аутоиммунное заболевание, в основе которого лежат аутоиммунные и воспалительные реакции на различные антигены.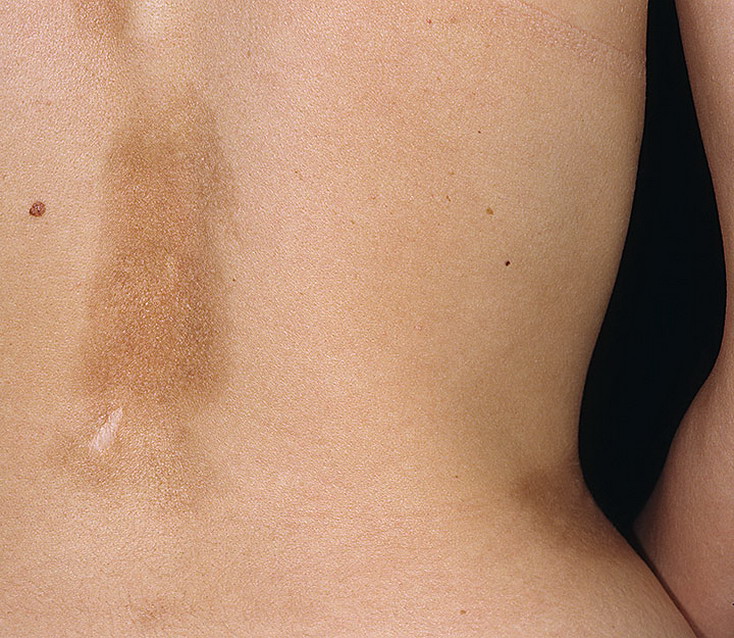 В. А. Владимирцев и соавт. (1982) считают, что повышенный уровень коллагеновых белков, являясь источником активной антигенной стимуляции, создает фон, на котором при генетической предрасположенности реализуются аутоиммунные реакции. Возникающий порочный круг взаимовлияния лимфоидных и коллагенсинтезирующих клеток ведет к прогрессированию фиброзного процесса [6]. Установленные нарушения гуморального и клеточного иммунитета у больных склеродермией чаще регистрировались у женщин. Клеточный иммунитет у женщин, в отличие от его гуморального звена, менее активен по сравнению с мужским. Снижение клеточного иммунитета, особенно его супрессорного звена, при повышении активности гуморального иммунитета приводит к тому, что у женщин гораздо чаще, чем у мужчин, развивается аутоиммунный процесс. Прослеживается связь склеродермии с беременностью и менопаузой [21]. В последние годы появились исследования об участии эстрогенов и прогестерона, а также некоторых других гормонов в реакциях синтеза коллагена и других компонентов соединительной ткани.
В. А. Владимирцев и соавт. (1982) считают, что повышенный уровень коллагеновых белков, являясь источником активной антигенной стимуляции, создает фон, на котором при генетической предрасположенности реализуются аутоиммунные реакции. Возникающий порочный круг взаимовлияния лимфоидных и коллагенсинтезирующих клеток ведет к прогрессированию фиброзного процесса [6]. Установленные нарушения гуморального и клеточного иммунитета у больных склеродермией чаще регистрировались у женщин. Клеточный иммунитет у женщин, в отличие от его гуморального звена, менее активен по сравнению с мужским. Снижение клеточного иммунитета, особенно его супрессорного звена, при повышении активности гуморального иммунитета приводит к тому, что у женщин гораздо чаще, чем у мужчин, развивается аутоиммунный процесс. Прослеживается связь склеродермии с беременностью и менопаузой [21]. В последние годы появились исследования об участии эстрогенов и прогестерона, а также некоторых других гормонов в реакциях синтеза коллагена и других компонентов соединительной ткани. Особое патогенетическое значение при склеродермии придают изменениям микроциркуляции, которые наиболее выражены в период менопаузы. В их основе лежат поражения преимущественно стенок мелких артерий, артериол и капилляров, пролиферация и деструкция эндотелия, гиперплазия интимы [3, 5, 12, 16, 20]. До сих пор обсуждается вопрос о роли наследственности в развитии ОСД. По данным Furst A. (2004) коренные индейцы штата Оклахома в 8 раз чаще болеют склеродермией, чем другие жители Соединенных Штатов. Также более подвержены данной болезни чернокожие люди, они чаще заболевают в детском возрасте и имеют более распространенный процесс по сравнению с белокожими. Однако исследования, проведенные тем же автором, установили, что всего 6% близнецов одновременно болеют склеродермией, и это недостаточно высокий процент заболеваемости среди близнецов, чтобы утверждать чисто генетическую этиологию болезни.
Особое патогенетическое значение при склеродермии придают изменениям микроциркуляции, которые наиболее выражены в период менопаузы. В их основе лежат поражения преимущественно стенок мелких артерий, артериол и капилляров, пролиферация и деструкция эндотелия, гиперплазия интимы [3, 5, 12, 16, 20]. До сих пор обсуждается вопрос о роли наследственности в развитии ОСД. По данным Furst A. (2004) коренные индейцы штата Оклахома в 8 раз чаще болеют склеродермией, чем другие жители Соединенных Штатов. Также более подвержены данной болезни чернокожие люди, они чаще заболевают в детском возрасте и имеют более распространенный процесс по сравнению с белокожими. Однако исследования, проведенные тем же автором, установили, что всего 6% близнецов одновременно болеют склеродермией, и это недостаточно высокий процент заболеваемости среди близнецов, чтобы утверждать чисто генетическую этиологию болезни.
Противоречия данных литературы, вероятно, обусловлены тем, что характер и выраженность иммунологических, эндокринных и обменных сдвигов в значительной степени зависят от течения заболевания в целом и от степени поражения индивидуально [8].
До настоящего времени многие исследователи продолжают поддерживать инфекционную теорию возникновения склеродермии. Развитие склеродермии может быть связано с перенесением таких заболеваний, как грипп, ангина, скарлатина, пневмония. Отдельные авторы рассматривают распространенную склеродермию как позднее проявление боррелиоза (син.: иксодовый клещевой боррелиоз, Лайма болезнь), что подтверждается определением у некоторых больных (особенно бляшечной и склероатрофическими формами) высокого титра иммуноглобулиновых антител к боррелиям Бургдорфера и поразительно быстрым улучшением после лечения заболевания пенициллином. S. Вucher, основываясь на результатах иммунологических исследований и обнаруженных в замороженных биоптатах спирохетоподобных структур, посчитал это подтверждением спирохетной теории возникновения склеродермии [9, 18]. Проведенные наблюдения установили различные кожные проявления Лайм-боррелиоза: бляшечная форма склеродермии (98%), атрофодермия Пазини–Пьерини (80%), анетодермия и хронический атрофический акродерматит (100%) и редко — склероатрофический лихен [4, 9, 16, 18].
В противовес приведенным данным многие исследователи склонны расценивать случаи ограниченной склеродермии с большим титром антител к боррелиям и выявление спирохет — как боррелиоз, протекающий под маской ограниченной склеродермии, а склерозирование кожи — как псевдосклеротические изменения, но ни в коем случае не как проявления истинной склеродермии. По мнению Н. С. Потекаева и соавт. (2006), патогенетическая связь ОСД с болезнью Лайма, также как и атрофодермии Пазини–Перини, синдрома Перри–Ромберга лишь предполагается [17]. Для подтверждения наличия болезни Лайма у больного со склеродермическими очагами целесообразно определение специфических антител в сыворотках больных методами непрямой реакции иммунофлюоресценции (НРИФ), полимеразной цепной реакции (ПЦР), а также выявление боррелий в биоптатах кожи из очагов поражения методом серебрения [9, 18].
Несмотря на разнообразие теорий возникновения ОСД, ни одна из них не раскрывает инициальную причину и взаимодействие факторов патогенеза склеродермического процесса. Наиболее интересными представляются исследования некоторых показателей кальциевого обмена, проведенных Болотной Л. А. и соавт. (2004). Авторы на основании полученных результатов сделали вывод, что изменения кальция и магния, выявленные на всех этапах ОСД, имеют патогенетическое значение. Степень этих расстройств находится в прямой зависимости от активности, формы и длительности дерматоза. Дефект функций клеточных мембран может обуславливать накопление кальция в разных клетках больных ОСД и усиливать синтетическую активность фибробластов, сужение сосудов микроциркуляторного русла, стимуляцию лимфоцитов. Гипомагниемия, выявленная у данных больных, способствует дестабилизации клеточных мембран и может быть одной из причин накопления кальция в эритроцитах, а также обуславливать нарушение функции ряда ферментов [4].
Наиболее интересными представляются исследования некоторых показателей кальциевого обмена, проведенных Болотной Л. А. и соавт. (2004). Авторы на основании полученных результатов сделали вывод, что изменения кальция и магния, выявленные на всех этапах ОСД, имеют патогенетическое значение. Степень этих расстройств находится в прямой зависимости от активности, формы и длительности дерматоза. Дефект функций клеточных мембран может обуславливать накопление кальция в разных клетках больных ОСД и усиливать синтетическую активность фибробластов, сужение сосудов микроциркуляторного русла, стимуляцию лимфоцитов. Гипомагниемия, выявленная у данных больных, способствует дестабилизации клеточных мембран и может быть одной из причин накопления кальция в эритроцитах, а также обуславливать нарушение функции ряда ферментов [4].
Единой общепринятой классификации ОСД не существует, на наш взгляд, более приемлема классификация С. И. Довжанского (1979), в которой наиболее полно представлены все клинические формы ОСД:
-
Бляшечная (дискоидная):
а) индуративно-атрофическая;
б) поверхностная «сиреневая»;
в) узловатая, глубокая;
г) буллезная;
д) генерализованная.
-
Линейная:
а) по типу «удара саблей»;
б) лентообразная, полосовидная;
в) зостериформная. -
3. Болезнь белых пятен. -
4. Идиопатическая атрофодермия Пазини–Пьерини.
Избыточное фиброзообразование и нарушение микроциркуляции формируют клиническую картину заболевания, особенности его проявлений. Среди всех клинических разновидностей ОСД наиболее часто встречаемой формой является бляшечная. Для бляшечной склеродермии характерно образование небольшого числа округлых очагов поражения. Очаги в своем развитии проходят три стадии: пятна, бляшки и атрофии. Начинается заболевание незаметно с появления одного или нескольких сиренево-розовых округлых пятен различных размеров. Постепенно центр пятен бледнеет и начинает уплотняться, очаг поражения со временем превращается в очень плотную бляшку характерного желтовато-белого цвета («слоновая кость») с гладкой, блестящей поверхностью. По периферии бляшек некоторое время сохраняется сиреневый венчик, за счет которого происходит их рост и по которому можно судить об активности процесса. Волосы на бляшках выпадают, кожный рисунок сглаживается, пото- и салоотделение прекращается; кожу на пораженном участке нельзя собрать в складку. В таком состоянии очаги могут оставаться на неопределенный срок, а затем постепенно подвергаются атрофии [2, 10, 19].
По периферии бляшек некоторое время сохраняется сиреневый венчик, за счет которого происходит их рост и по которому можно судить об активности процесса. Волосы на бляшках выпадают, кожный рисунок сглаживается, пото- и салоотделение прекращается; кожу на пораженном участке нельзя собрать в складку. В таком состоянии очаги могут оставаться на неопределенный срок, а затем постепенно подвергаются атрофии [2, 10, 19].
Более редкой разновидностью ограниченной склеродермии является полосовидная (линейная), наблюдаемая обычно у детей. Отличие от бляшечной склеродермии заключается только в очертаниях очагов — они имеют вид полос и располагаются обычно на конечностях и по саггитальной линии на лбу (напоминают рубец от удара саблей).
Другая разновидность склеродермии — лихен склероатрофический (склеродермия каплевидная, болезнь белых пятен, лишай белый Цумбуша). Предполагают, что он может являться атрофической формой красного плоского лишая, или крауроза; не исключается самостоятельность дерматоза. Однако часто наблюдается сочетание бляшечной склеродермии и склероатрофического лихена, что говорит о единстве этих клинических форм. Высыпания при склероатрофическом лихене представлены мелкими рассеянными или сгруппированными белесоватыми пятнами, иногда с ливидным оттенком, размерами 0,5–1,5 см, чаще локализующиеся на коже туловища и шее, а также на любом участке кожного покрова. Нередко заболевание развивается у девочек и молодых женщин в области половых органов. Встречаются распространенные формы склероатрофического лихена и атипичные варианты; буллезная и телеангиоэктатическая [2, 10, 19]. Для буллезной формы характерно образование пузырей с плотной покрышкой и серозным содержимом. Пузыри могут вскрываться, обнажая эрозии, или ссыхаться в плотную серозную корку. Пузыри свидетельствуют о прогрессировании атрофического процесса, и если на их месте впоследствии образуются эрозии и язвы, процесс трудно поддается терапии. При телеангиоэктатической форме на участках белесоватой атрофии кожи образуются телеангиоэктазии [12].
Однако часто наблюдается сочетание бляшечной склеродермии и склероатрофического лихена, что говорит о единстве этих клинических форм. Высыпания при склероатрофическом лихене представлены мелкими рассеянными или сгруппированными белесоватыми пятнами, иногда с ливидным оттенком, размерами 0,5–1,5 см, чаще локализующиеся на коже туловища и шее, а также на любом участке кожного покрова. Нередко заболевание развивается у девочек и молодых женщин в области половых органов. Встречаются распространенные формы склероатрофического лихена и атипичные варианты; буллезная и телеангиоэктатическая [2, 10, 19]. Для буллезной формы характерно образование пузырей с плотной покрышкой и серозным содержимом. Пузыри могут вскрываться, обнажая эрозии, или ссыхаться в плотную серозную корку. Пузыри свидетельствуют о прогрессировании атрофического процесса, и если на их месте впоследствии образуются эрозии и язвы, процесс трудно поддается терапии. При телеангиоэктатической форме на участках белесоватой атрофии кожи образуются телеангиоэктазии [12].
Склероатрофический лихен вульвы (САЛВ) считается редким заболеванием, однако у детей заболевание встречается не столь редко, как это следует из данных зарубежной литературы. Большинство детей (70%) заболевает в возрасте до 10–11 лет, т. е. до начала пубертатного периода. САЛВ считается заболеванием с неизвестной этиологией и патогенезом, некоторые авторы отмечают участие гормонального фактора в его патогенезе. В частности, Е. А. Бурова (1989) указывает на ведущую роль дисгормональных нарушений в системе гипофиз — надпочечники — яичники. Клиническая картина САЛВ представлена образованием небольших склероатрофических очагов беловато-сероватого цвета, иногда с перламутровым оттенком, блеском, точечными углублениями, фолликулярным кератозом, сиреневым краем. Атрофические изменения наиболее выражены при локализации в области вульвы. Для девочек с САЛВ в связи с низким уровнем эстрогенов характерны более поздние сроки полового созревания, менструальная дисфункция [2, 5, 10, 19].
Атрофодермия Пазини–Пьерини характеризуется немногочисленными пятнами, которые располагаются преимущественно на спине и имеют, как правило, большие размеры (до 10 см и более) и часто неправильные очертания. Заболевание является как бы переходной формой между бляшечной склеродермией и атрофией кожи. Эта разновидность обычно наблюдается у молодых женщин. Высыпания — в виде синевато-фиолетовых пятен с гладким, слегка западающим центром, но без феномена проваливания пальца или грыжевидного выпячивания. Иногда вокруг пятна видно сиреневое кольцо. Характерным признаком этой формы ОСД является длительное отсутствие уплотнения в начале заболевания. В ряде случаев отчетливо выражена пигментация. Одновременно с клиническими проявлениями атрофодермии Пазини–Пьерини могут наблюдаться типичные проявления ОСД [2, 10, 19]. Хотя высказывается мнение, что атрофодермия является самостоятельным заболеванием, все же, по-видимому, правильнее рассматривать ее как клиническую разновидность ОСД, тем более что в ряде случаев атрофия и гиперпигментация предшествуют развитию склероза, который все же появляется на бляшках атрофодермии лишь через несколько лет. Отличие идиопатической атрофодермии от бляшечной склеродермии состоит в том, что при атрофодермии поражается главным образом кожа туловища, а не лица и конечностей, а сам процесс развивается длительно (в течение нескольких лет), очаги поражения представляют собой бляшки почти без уплотнения, синевато-коричневого цвета без лилового кольца по периферии. Полного регресса атрофодермии не наблюдается, в то время как очаг бляшечной склеродермии может исчезнуть полностью (при вовремя начатом лечении) или после него остается легкая атрофия или стойкая пигментация [2, 10, 19].
Отличие идиопатической атрофодермии от бляшечной склеродермии состоит в том, что при атрофодермии поражается главным образом кожа туловища, а не лица и конечностей, а сам процесс развивается длительно (в течение нескольких лет), очаги поражения представляют собой бляшки почти без уплотнения, синевато-коричневого цвета без лилового кольца по периферии. Полного регресса атрофодермии не наблюдается, в то время как очаг бляшечной склеродермии может исчезнуть полностью (при вовремя начатом лечении) или после него остается легкая атрофия или стойкая пигментация [2, 10, 19].
Одним из редких проявлений склеродермии является гемиатрофия лица Парри–Ромберга — заболевание, характеризующееся прогрессирующей атрофией только одной половины лица, проявляющееся дистрофическими изменениями кожи и подкожной клетчатки, в меньшей степени — мышц и лицевого скелета. Общее состояние больных, как правило, остается удовлетворительным, главной жалобой является косметический дефект в области лица. По данным литературы, среди больных преобладают женщины. В большинстве наблюдений заболевание развивается в возрасте от 3 до 17 лет. Одинаково часто отмечается левосторонняя и правосторонняя локализация процесса. Как правило, заболевание имеет длительное, хроническое течение. Активная стадия длится в основном до 20 лет, в некоторых наблюдениях — до 40 лет. Первыми признаками заболевания являются локальные изменения кожи лица, которая вскоре приобретает желтоватый или синюшный оттенок. Постепенно развивается уплотнение кожи в очагах. В дальнейшем в местах уплотнения кожа атрофируется; с течением времени атрофические изменения прогрессируют с вовлечением в процесс подкожной жировой клетчатки и мышц лица. Наиболее выраженными и частыми признаками поражения кожи являются резкое ее истончение, морщинистость, гиперпигментация диффузного или очагового характера. В атрофированных участках кожи отсутствует рост волос. У больных страдает не только кожа, но и подлежащие мягкие ткани, что, как правило, приводит к грубейшей деформации лица в виде значительной асимметрии его правой и левой половины, наиболее выраженной при дебюте заболевания в раннем детском возрасте.
По данным литературы, среди больных преобладают женщины. В большинстве наблюдений заболевание развивается в возрасте от 3 до 17 лет. Одинаково часто отмечается левосторонняя и правосторонняя локализация процесса. Как правило, заболевание имеет длительное, хроническое течение. Активная стадия длится в основном до 20 лет, в некоторых наблюдениях — до 40 лет. Первыми признаками заболевания являются локальные изменения кожи лица, которая вскоре приобретает желтоватый или синюшный оттенок. Постепенно развивается уплотнение кожи в очагах. В дальнейшем в местах уплотнения кожа атрофируется; с течением времени атрофические изменения прогрессируют с вовлечением в процесс подкожной жировой клетчатки и мышц лица. Наиболее выраженными и частыми признаками поражения кожи являются резкое ее истончение, морщинистость, гиперпигментация диффузного или очагового характера. В атрофированных участках кожи отсутствует рост волос. У больных страдает не только кожа, но и подлежащие мягкие ткани, что, как правило, приводит к грубейшей деформации лица в виде значительной асимметрии его правой и левой половины, наиболее выраженной при дебюте заболевания в раннем детском возрасте. Костные структуры тоже поражаются, если гемиатрофия возникает до окончания их роста. У части больных наблюдается атрофия половины языка. Имеются клинические наблюдения развития прогрессирующей гемиатрофии лица как проявление терминальной стадии у больных с агрессивным течением полосовидной склеродермии на лице. В литературе приводятся данные о результатах обследования больных склеродермией, у 16,7% из которых в последующем развилась лицевая гемиатрофия. Такие случаи дают основание предполагать, что гемиатрофия Ромберга является неблагоприятным вариантом течения ОСД [1].
Костные структуры тоже поражаются, если гемиатрофия возникает до окончания их роста. У части больных наблюдается атрофия половины языка. Имеются клинические наблюдения развития прогрессирующей гемиатрофии лица как проявление терминальной стадии у больных с агрессивным течением полосовидной склеродермии на лице. В литературе приводятся данные о результатах обследования больных склеродермией, у 16,7% из которых в последующем развилась лицевая гемиатрофия. Такие случаи дают основание предполагать, что гемиатрофия Ромберга является неблагоприятным вариантом течения ОСД [1].
Диагностика ограниченной склеродермии может представлять определенные трудности, особенно в начальной стадии заболевания. Дифференциальный диагноз ОСД проводят с витилиго, краурозом, недифференцированной формой лепры, синдромом Шульмана.
В начале развития бляшечной склеродермии, когда уплотнение еще не выражено и имеется только обесцвеченное пятно, процесс может напоминать витилиго или депигментированное пятно при недифференцированной лепре. При витилиго пятна имеют более четкую границу, которая хорошо видна при наличии гиперпигментированной зоны. Поверхность пятен гладкая, без признаков атрофии и шелушения. Пятна витилиго сохраняются довольно длительно без уплотнения.
При витилиго пятна имеют более четкую границу, которая хорошо видна при наличии гиперпигментированной зоны. Поверхность пятен гладкая, без признаков атрофии и шелушения. Пятна витилиго сохраняются довольно длительно без уплотнения.
При недифференцированной лепре изменения на коже характеризуются пятнистыми высыпаниями. Последние могут быть эритематозными, различных оттенков (от розового до синюшного) и гипопигментированными. В области пятен болевая, тактильная и температурная чувствительность снижена.
Труднее дифференцировать линейную склеродермию от линейно расположенного келлоидоподобного невуса. Отличительным признаком может служить обнаружение келлоидоподобного невуса в первые месяцы жизни и его длительное существование без выраженных изменений на протяжении многих лет.
Крауроз вульвы может в известной мере напоминать склеродермию, в частности склероатрофический лихен, поскольку при этом заболевании поверхность пораженных участков сухая, блестящая, плотная.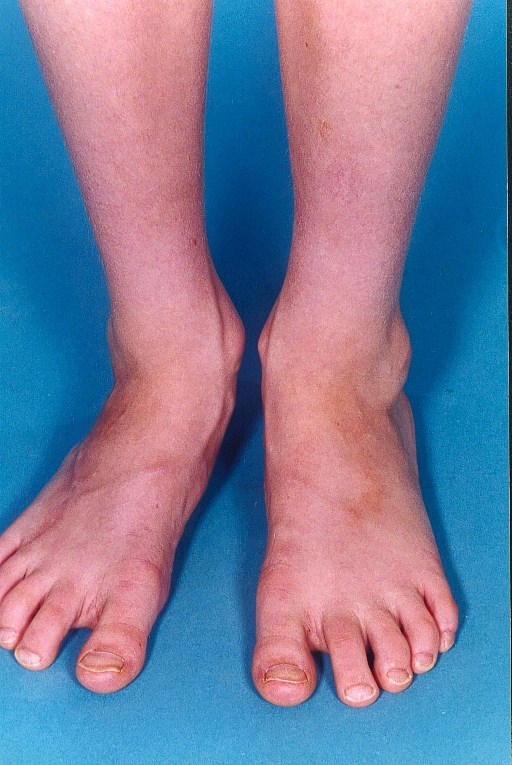 Однако при краурозе вульвы имеются интенсивный зуд и телеангиоэктазии. В дальнейшем развиваются атрофия малых и больших половых губ, лейкоплакия и, нередко, рак. Крауроз полового члена проявляется в виде хронической атрофии и сморщивания головки полового члена и внутреннего листка крайней плоти, тогда как склеротические изменения крайней плоти и головки полового члена вызывают фимоз и сужение отверстия мочеиспускательного канала. В противоположность краурозу вульвы, при поражениях полового члена зуд отсутствует и болезнь не осложняется раком.
Однако при краурозе вульвы имеются интенсивный зуд и телеангиоэктазии. В дальнейшем развиваются атрофия малых и больших половых губ, лейкоплакия и, нередко, рак. Крауроз полового члена проявляется в виде хронической атрофии и сморщивания головки полового члена и внутреннего листка крайней плоти, тогда как склеротические изменения крайней плоти и головки полового члена вызывают фимоз и сужение отверстия мочеиспускательного канала. В противоположность краурозу вульвы, при поражениях полового члена зуд отсутствует и болезнь не осложняется раком.
Синдром Шульмана (син.: эозинофильный фасциит, диффузный фасциит с гипергаммаглобулинемией и эозинофилией). Под этим заболеванием понимают диффузное склеродермоподобное уплотнение кожи, утолщение мышечной фасции, инфильтрацию ее эозинофилами, лимфоцитами и плазматическими клетками. Очаги локализуются чаще на конечностях и приводят к сгибательным контрактурам. Дифференциальными признаками, характерными для синдрома Шульмана, служат отсутствие фиолетового венчика вокруг очага уплотнения и атрофии кожи, а также наличие болевого синдрома и эозинофилия в периферической крови [2, 10, 19].
При локализации очага склеродермии на лице нужно помнить о такой редкой разновидности опухоли, как склеродермоподобная форма базалиомы, при которой патогномоничный для базалиомы узелок медленно увеличивается в размерах, трансформируется в плотную, слегка возвышающуюся над поверхностью кожи бляшку цвета слоновой кости с восковидным блеском, в центральной части которой видны телеангиоэктазии. Границы очага резкие, очертания округлые или неправильные, размеры от 1 до 3 см и более. Эта форма представляет трудность для диагностики, если игнорировать имеющиеся по периферии очага узелки, патогномоничные для базалиомы.
Лечение. Терапия ОСД должна быть многокурсовой и многокомпонентной. При активном процессе количество курсов должно быть не менее 6, с интервалом 1–2 месяца; если процесс стабилизировался, интервал между курсовым лечением увеличивается до 4 месяцев; при остаточных клинических проявлениях и в целях профилактики проводится терапия 2–3 раза в год препаратами, улучшающими микроциркуляцию.
При активном процессе в лечение ОСД следует включать следующие группы препаратов:
-
Антибиотики пенициллинового ряда — рекомендуемый курс 15–20 млн ЕД. При непереносимости пенициллина, его можно заменить фузидовой кислотой, оксациллином, ампициллином, амоксициллином, которые необходимо назначать под прикрытием антигистаминных препаратов. Первые 3 курса лечения обязательно должны включать антибиотики. -
Важным препаратом в терапии заболевания является Лидаза, содержащая гиалуронидазу, которая расщепляет гиалуроновую кислоту, являющуюся цементом соединительной ткани. Кроме того, Лидаза увеличивает проницаемость тканей и облегчает движение жидкости в межтканевых пространствах. Лидазу можно заменить алоэ или экстрактом плаценты, Коллализином, Актиногиалом, Лонгидазой. -
Сосудистые средства. В первую очередь — это препараты никотиновой кислоты, обладающие сосудорасширяющим действием, улучшающие углеводный обмен, обладающие гипохолестеринэмической активностью (снижают триглицериды и липопротеинемиды). Ксантинол никотинат (Теоникол, Компламин) — является сочетанием теофиллина и никотиновой кислоты, расширяет периферические сосуды, улучшает мозговое кровообращение, уменьшает агрегацию тромбоцитов. Важно знать, что ксантинол никотинат не рекомендуется назначать в первом триместре беременности, при язве желудка; его также нельзя сочетать с гипотензивными средствами. Также препаратами выбора являются Трентал, Милдронат. При выборе лечебного препарата не следует забывать о фитопрепаратах, улучшающих микроциркуляцию.
Ксантинол никотинат (Теоникол, Компламин) — является сочетанием теофиллина и никотиновой кислоты, расширяет периферические сосуды, улучшает мозговое кровообращение, уменьшает агрегацию тромбоцитов. Важно знать, что ксантинол никотинат не рекомендуется назначать в первом триместре беременности, при язве желудка; его также нельзя сочетать с гипотензивными средствами. Также препаратами выбора являются Трентал, Милдронат. При выборе лечебного препарата не следует забывать о фитопрепаратах, улучшающих микроциркуляцию.
Получен определенный терапевтический эффект от инъекций Мадекассола (препарат из цинтеллы азиатской) в течение 2–4 недель применения, Мадекассол оказывает менее выраженное антифиброзное, но положительное сосудистое действие. Экспериментальными исследованиями установлено подавление биосинтеза коллагена и компонентов основного вещества соединительной ткани, замедление фиброзообразования под влиянием препарата. Наиболее эффективен Мадекассол у больных с распространенной ОСД, при которой показано одновременное назначение препарата в таблетках и в виде мази. Также из фитопрепаратов рекомендуется Пиаскледин, Эскузан, Берберин по 1 таб. 3 раза в день в течение 1–2 мес.
Также из фитопрепаратов рекомендуется Пиаскледин, Эскузан, Берберин по 1 таб. 3 раза в день в течение 1–2 мес.
-
Антагонисты ионов кальция. Препараты этой группы обладают специфической способностью тормозить проникновение ионов кальция в миофибриллы и понижать этим активность миофибриллярной АТФазы. Они вызывают расслабление мышечных волокон и уменьшают сопротивление в коронарных и периферических сосудах. Антагонисты ионов кальция улучшают коронарный кровоток и снабжение сердца кислородом, расширяют периферические сосуды и вызывают некоторое понижение системного артериального давления. К препаратам этой группы относятся нифедипин (Коринфар, Фенигидин, Кальцигард ретард), верапамил. Болотная Л. А. (2004) доказала на примере циннаризина (Стугерон) клиническую эффективность антогонистов кальция в лечении ОСД. К «естественным физиологическим блокаторам кальция» также относятся препараты, содержащие магний (Магне В6) [3].
При склероатрофическом лихене к лечению рекомендуется присоединять Ретинол пальмитат 100 000 ЕД в сутки, а местно мази «Солкосерил», «Актовегин», кремы с витамином Е, F.
При единичных очагах поражения можно ограничиться назначением витамина В12 в свечах и фонофореза с Лидазой, Ронидазой, трипсином, хемотрипсином (№ 7–10). Местное лечение ОСД должно состоять из аппликаций наружных средств и физиотерапии. В топической терапии ОСД обычно используются следующие мази: Гепариновая, Гепароид, Троксовазиновая, Бутадионовая, Теониколовая. Препаратами выбора топической терапии являются Димексид, Унитиол, Ронидаза, трипсин, химотрипсин, Лидаза, которые могут применяться в виде аппликаций или вводиться в очаги поражения с помощью электро- и фонофореза. Ронидазу применяют наружно, нанося ее порошок (0,5–1,0 г) на смоченную физиологическим раствором салфетку. Накладывают салфетку на очаг поражения, фиксируя бинтом в течение полусуток. Курс аппликаций продолжают 2–3 нед. Рекомендуется назначать ультрафонофорез Купренила и Гидрокортизона на очаги поражения. При ОСД применяют также магнитотерапию, вакуум-декомпрессию, низкоинтенсивную лазеротерапию. В конце курса терапии можно присоединить массаж очагов поражения. При спаде активности процесса — сероводородные и родоновые ванны [10, 19, 20].
В конце курса терапии можно присоединить массаж очагов поражения. При спаде активности процесса — сероводородные и родоновые ванны [10, 19, 20].
Современные тенденции к уменьшению объема лекарственной терапии способствуют внедрению препаратов, сочетающих в себе несколько терапевтических эффектов. Таким многофакторным действием на организм обладают системные полиэнзимы, представляющие собой стабильную смесь энзимов растительного и животного происхождения, рутина. Обоснованием использования в лечении ОСД «Вобэнзима» (в таблетках и в виде мази) явилось его действие на метаболизм коллагена, способность подавлять образование и расщеплять патологические иммунные комплексы, повышать цитотоксическую активность макрофагов, улучшать микроциркуляцию за счет влияния на тромбоциты и реологические свойства крови, поддерживать нормальное функционирование эндогенных энзимов. Стартовая доза 5 таб. 3 раза в день на фоне основной терапии, далее по показаниям: 3–4 таб. 3 раза в день.
3 раза в день.
В последние годы широкое применение при лечении различной патологии получила гипербарическая оксигенация (ГБО), способствую
Склеродермия – что это такое, лечение, симптомы, формы, причины
Склеродермия – это группа дерматозов, характеризующихся очаговым или диффузным утолщением и уплотнением кожи (а при некоторых формах и подкожной клетчатки), происходящим в результате воспалительных дистрофических процессов в соединительной ткани. Склеродермии составляют самостоятельную группу первичных дерматозов, в течении которых можно выделить три основные стадии: начального отека, склеротических процессов и заключительной атрофии.
Содержание статьи:
Причины возникновения
Склеродермия иногда возникает после тяжелой травмы центральной или периферической нервной системы. Придается значение сильным охлаждениям. Иногда отмечается связь с острыми и хроническими инфекционными заболеваниями (ревматизм, дифтерия, брюшной тиф, сифилис, туберкулез и др. ), токсикозами разного рода, тяжелыми психическими переживаниями.
), токсикозами разного рода, тяжелыми психическими переживаниями.
Патогенез склеродермии тесно связан с эндокринно-вегетативной системой. Бывают случаи комбинации склеродермии с базедовой болезнью, реже с микседемой, а также с поражениями других эндокринных органов: надпочечника, гипофиза, тимуса.
Гистопатология
Основные изменения при склеродермии происходят в дерме и подкожной клетчатке. Вначале отмечается отек и небольшая периваскулярная инфильтрация, состоящая преимущественно из молодых фибробластов, лимфоцитов, плазматических и тучных клеток. Коллагеновые волокна утолщаются, уплотняются. Позднее наступает фиброз и склероз соединительной ткани. Иногда отмечается фибриноидная дистрофия коллагена. Эластические волокна повреждаются гораздо меньше. Большей частью они сохранены, но скучены, сдавлены, разорваны. Встречаются более или менее крупные очаги, в которых эластика отсутствует или сохранена в виде только обрывков. В сосудах кожи отмечается эндо- и периартериит, флебит.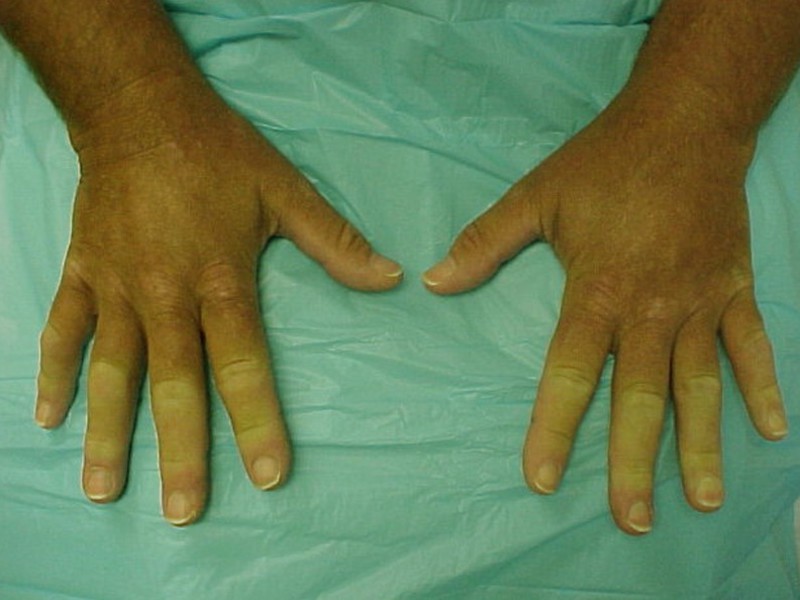
В более поздней стадии болезни число кровеносных сосудов сильно уменьшено. Лимфатические сосуды расширены. Граница между эпидермисом и собственно кожей представляется в виде прямой или слегка волнистой линии. Покровный эпителий, волосы, сальные и потовые железы, мышцы кожи атрофируются. Все эти изменения являются вторичными. В настоящее время склеродермию, по крайней мере универсальную, относят к коллагенозам.
Стадии
Склеродермия начинается своеобразным отеком пораженной кожи, не дающим ямки при давлении. Этот отек держится недели или месяцы. Иногда в начале заболевания наблюдается небольшая кратковременная гиперемия застойного характера.
Вторая стадия заболевания характеризуется уплотнением кожи. Пораженная кожа становится твердой, спаянной с подлежащими тканями; ее невозможно захватить в складку. Конечности часто принимают вид довольно равномерного цилиндра, в котором не различаются обычные очертания мышц, костей, сухожилий. Цвет пораженной кожи может сильно варьировать.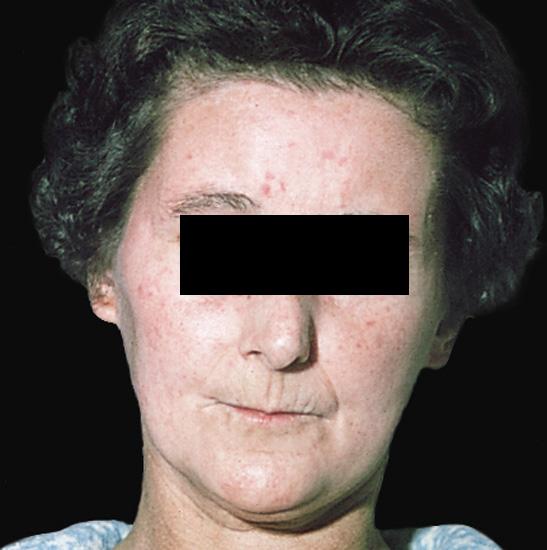 Особенно характерным для склеродермии является желтый цвет пораженной кожи, часто напоминающий цвет старой слоновой кости. Наблюдается также белая перламутровая окраска. Нередко встречается пигментация, местами сплошная, местами очаговая, иногда сетчатая, точечная и т. д. Возможны телеангиоэктазии.
Особенно характерным для склеродермии является желтый цвет пораженной кожи, часто напоминающий цвет старой слоновой кости. Наблюдается также белая перламутровая окраска. Нередко встречается пигментация, местами сплошная, местами очаговая, иногда сетчатая, точечная и т. д. Возможны телеангиоэктазии.
После более или менее длительного уплотнения кожи развивается стадия атрофии. Уплотнение кожи уменьшается. Через истонченную кожу просвечивают сосуды, однако она остается натянутой и малоподвижной.
Симптомы
Возможна повышенная чувствительность пораженной склеродермией кожи к холоду, а также повышенная болезненность при давлении и ушибе. Наблюдаются некоторые парестезии. В более поздних стадиях чувствительность пораженной кожи обычно понижается.
При склеродермии в пораженных тканях количество извести часто повышено. Возможны очаговые отложения ее в виде мелких и крупных узлов, содержащих полости, заполненные кашицеобразной массой фосфорнокислого или углекислого кальция. Сочетание склеродермии с большими отложениями извести получило название синдрома Тибьержа-Вейссенбаха.
Сочетание склеродермии с большими отложениями извести получило название синдрома Тибьержа-Вейссенбаха.
У больных склеродермией сенсорная хронаксия снижена. В пораженной коже, особенно конечностей, часто происходят различные трофические нарушения: трещины, язвы, изредка наблюдается гангрена пальцев. Изменениям могут подвергаться также ногти, кости и другие органы и ткани.
Формы склеродермии
Различают несколько клинических форм склеродермии: универсальную склеродермию, прогрессирующую склеродермию конечностей, бляшечную, полосовидную, точечную склеродермию и т. д.
Разные формы могут комбинироваться как между собой, так и с некоторыми атрофическими дерматозами, например с гемиатрофией лица, атрофирующим акродерматозом, а также с поседением и витилиго.
Течение склеродермических процессов – хроническое, причем периоды прогрессии могут чередоваться с регрессией некоторых кожных проявлений. Рассмотрим каждую форму более подробно.
Универсальная склеродермия
Она может начаться остро, после той или иной инфекции или тяжелой травмы нервной системы. Вначале возможен более или менее распространенный «отек» кожи, не дающий ямки при давлении. У других больных процесс развивается более медленно, постепенно вовлекая новые участки кожи. Суставы перестают сгибаться, но пальцы при универсальной склеродермии могут оставаться непораженными. Постепенно больной может полностью потерять способность двигаться. В результате малоподвижности больного легко развиваются пролежни, бывают ревматоидные боли в суставах.
Вначале возможен более или менее распространенный «отек» кожи, не дающий ямки при давлении. У других больных процесс развивается более медленно, постепенно вовлекая новые участки кожи. Суставы перестают сгибаться, но пальцы при универсальной склеродермии могут оставаться непораженными. Постепенно больной может полностью потерять способность двигаться. В результате малоподвижности больного легко развиваются пролежни, бывают ревматоидные боли в суставах.
Кожа становится гладкой, натянутой, нередко пигментированной. Лицо неподвижное, застывшее. Нос заостряется. Губы неподвижны, покрыты глубокими складками и трещинами. Веки перестают смыкаться в результате небольшого их выворота.
При универсальной склеродермии процесс нередко захватывает внутренние органы. Может поражаться язык, глотка, нарушаться глотание. Пищевод поражается примерно у 10% больных. Возможно сужение пищевода, нарушающее проходимость пищи. В легких наблюдается фиброз, гибель части альвеол при одновременной гиперплазии и расширении бронхов, в результате чего обнаруживаются крупные и мелкие кистовидные полости. В сердце возможны фиброзные разрастания миокарда и одновременная атрофия мышц сердца. У двух третей умерших на вскрытии обнаруживается перикардит. Возможны поражения почек и других органов.
В сердце возможны фиброзные разрастания миокарда и одновременная атрофия мышц сердца. У двух третей умерших на вскрытии обнаруживается перикардит. Возможны поражения почек и других органов.
Подобные больные нередко гибнут от нарушений сердечной деятельности, туберкулеза, пневмонии, колита, кахексии, случайной инфекции, тяжело протекающих на фоне общей дистрофии и трудностей ухода за больными.
Прогрессирующая склеродермия конечностей
Эта форма склеродермии характеризуется преимущественным поражением конечностей и лица. Патологический процесс развивается на кистях и стопах, но иногда вначале поражается лицо.
Заболевание часто начинается ангионевротическими явлениями: приступами спазма сосудов, иногда весьма напоминающими таковые при болезни Рейно, цианозом, ощущением холода, боли, онемения и другими парестезиями в пальцах.
В развитом состоянии имеется уплотнение кожи пальцев рук. Кожа гладкая, натянутая, холодная, не сдвигающаяся над подлежащими тканями, бледно-красного или буроватого цвета. Пальцы неподвижны в суставах и часто фиксированы в полусогнутом состоянии. Ногти также деформируются. Они укорачиваются или сгибаются наподобие когтей, или превращаются в бесформенное скопление роговых чешуек. Одновременно происходит дистрофия концевых фаланг, которые укорачиваются, уплощаются, заостряются и даже рассасываются.
Пальцы неподвижны в суставах и часто фиксированы в полусогнутом состоянии. Ногти также деформируются. Они укорачиваются или сгибаются наподобие когтей, или превращаются в бесформенное скопление роговых чешуек. Одновременно происходит дистрофия концевых фаланг, которые укорачиваются, уплощаются, заостряются и даже рассасываются.
Нередко на пораженной коже пальцев образуются упорно не заживающие трещины, небольшие язвы, иногда пузыри и даже гангрена небольших участков кожи.
При прогрессирующей склеродермии конечностей в процесс обычно вовлекается кожа лица. Она не столько плотна, сколько натянута и неподвижна. Мимические движения становятся невозможными, лицо как бы застывает в улыбке, нос заострен. Губы истончены, собираются в тонкие радиальные складки. Возможны склеротические процессы в глотке и пищеводе, в результате чего нарушается глотание. Кожа лба может оставаться нормальной. Изменения кожи постепенно уменьшаются на шее и груди.
Течение процесса медленное с периодами остановки, а иногда значительной регрессии, сменяющейся новым ухудшением.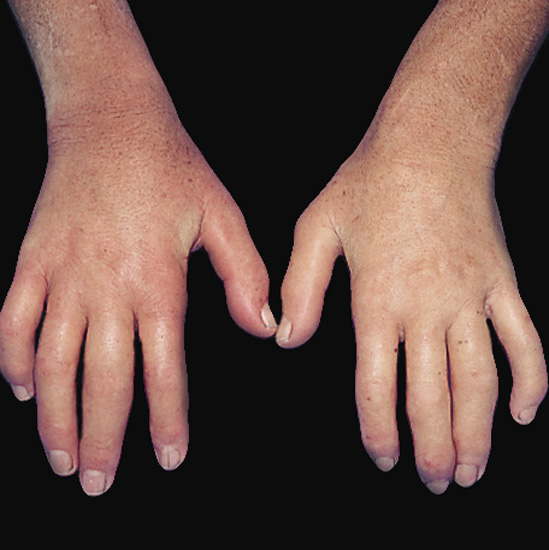 Данная форма болезни продолжается всю жизнь.
Данная форма болезни продолжается всю жизнь.
Склеродермия бляшечная
Бляшечная склеродермия характеризуется образованием отдельных бляшек уплотнения величиной от 1-2 до 10-20 см и более. Эта форма встречается чаще других.
Процесс начинается с эритематозного пятна или отечного уплотнения отдельных участков кожи, обычно немногочисленных, чаще расположенных на туловище. По прошествии нескольких недель или месяцев центральная часть бляшки белеет и плотнеет. В дальнейшем возможен как рост бляшки и возникновение новых очагов, так и бесследное рассасывание старых бляшек, особенно находящихся в стадии отека.
Форма бляшек часто округлая или неправильная. Цвет уплотненной кожи может быть белым, перламутровым, восковидным. Иногда наблюдается пигментация и телеангиоэктазии. Нередко очаги бляшечной склеродермии окружены лиловатой или сиреневой каймой 2-3 мм ширины. В старых бляшках кожа атрофируется, волосы выпадают, сальные и потовые железы исчезают. Как редкое явление на поверхности бляшки возможно появление напряженных глубоких пузырей.
Чаще всего склеродермические бляшки локализуются на коже груди и спины, а также на лице и волосистой части головы, где они могут имитировать красную волчанку и рубцевидную алопецию.
Полосовидная склеродермия
Полосовидная склеродермия может рассматриваться как вариант бляшечной склеродермии. Чаще всего встречается фронтальная склеродермия в виде полосы шириной 1-3 см, начинающейся в области волос и идущей сверху вниз по коже лба перпендикулярно к линии бровей. По форме бляшки ее сравнивают с рубцом после удара сабли.
Возможна полосовидная склеродермия по ходу ребер (зониформная склеродермия), а также на конечностях, располагающаяся по их длиннику.
Точечная склеродермия
Данная форма характеризуется высыпанием (большей частью) немногочисленных нешелушащихся небольших узелков (2-5 мм и более), обычно круглой формы. Узелки могут быть разбросанными. Иногда они сливаются в небольшие группы. Узелки уплотнены, немного выступают над уровнем кожи. Цвет узелков бледный, белый, алебастровый, асбестовый, перламутровый, фарфоровидный. Вокруг узелка может быть розовая или синюшная тонкая каемка. На верхушке узелка иногда видна ямка, закрытая роговой пробочкой, отдаленно напоминающей комедон.
Вокруг узелка может быть розовая или синюшная тонкая каемка. На верхушке узелка иногда видна ямка, закрытая роговой пробочкой, отдаленно напоминающей комедон.
Течение заболевания хроническое, весьма длительное. В некоторых случаях на месте слегка выступающих плотных узелков развиваются маленькие очажки атрофии, причем кожа немного западает.
Лечение
Лечение склеродермии складывается из воздействия на общее состояние больного организма и стремления восстановить нарушенные функции эндокринных органов, вегетативной нервной системы, уменьшить фиброзные изменения сосудов. Для этих целей используются антифиброзные препараты (пеницилламин, солюсульфон), ферментативные препараты и глюкокортикостероиды и др.
Медикаментозное лечение должно сочетаться с физиотерапией и лечебной физкультурой для сохранения нормальной подвижности суставов.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь.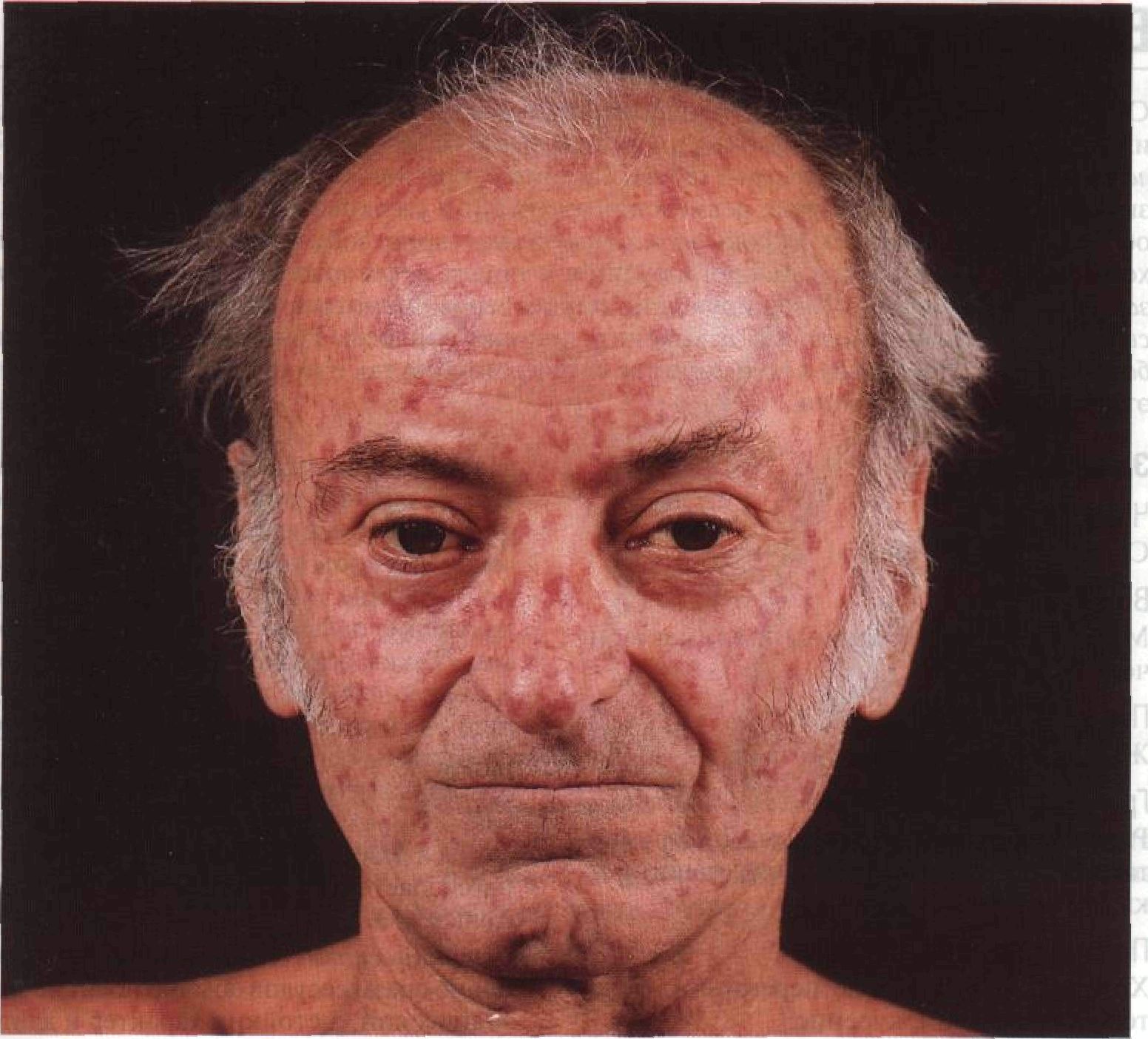 При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!
этиология, разновидности на фото, клиническая картина и лечение системного заболевания
Склеродермия — это дерматологическое заболевание, при котором на коже образуется множество различных пятен, бляшек и рубцовых изменений. В современном мире этот недуг встречается достаточно редко, но тем не менее он несёт немалую опасность для человека.
Этиология склеродермии
Точная причина возникновения заболевания пока не установлена. Предположительно, что основную роль здесь играют наследственные патологии. Тем не менее достоверно известно, что на развитие склеродермии оказывают значительное влияние следующие факторы:
- Генная мутация. Сюда можно отнести ультрафиолетовое или ионизирующее излучение, воздействие радиоактивных веществ, работа с пестицидами, нитратами и т. д. Список довольно обширен, в него даже включены пищевые добавки, а также цитостатики (группа лекарственных средств).

- Инфекционный фактор, то есть проникновение болезнетворных микроорганизмов, приводящее к воспалительным заболеваниям.
- Различные нарушения в работе иммунитета.
- Негативные факторы окружающей среды, например, проживание рядом с крупным заводом.
- Воздействие химических веществ. Чаще всего это происходит из-за приёма некоторых лекарственных препаратов, например, гепарина, пентазоцина или блеомицина.
Разновидности болезни
В настоящее время известно 6 форм склеродермии:
- Линейная.
- Ограниченная.
- Диффузная.
- Бляшечная.
- Очаговая.
- Системная.
В некоторых случаях на кожных покровах имеется несколько рубцов в виде полос. Это признак линейной склеродермии. При этом рубцовые проявления не затрагивают туловище больного.
Отличительный симптом ограниченной склеродермии — образование множества небольших пятен на первых этапах развития. Со временем пятна преобразовываются в бляшки, а те, в свою очередь, приводят к атрофии (истощению кожных покровов).
Со временем пятна преобразовываются в бляшки, а те, в свою очередь, приводят к атрофии (истощению кожных покровов).
Диффузная разновидность характеризуется значительным уплотнением кожи. Из-за этого больному склеродермией становится тяжело двигаться и у него постепенно развивается скованность движений и сутулость осанки.
Бляшечная форма склеродермии образуется только на туловище пациента. В начале болезни симптомы проявляются в виде розовых пятен (от 5 мм до 30 см), возвышающихся над кожей. Постепенно образование бледнеет и становится плотным. Спустя пару недель или месяцев, пятно может самостоятельно исчезнуть.
Согласно статистике, чаще всего встречается очаговая и системная разновидность. Поэтому их стоит рассмотреть более подробно.
Клиническая картина
Прежде всего стоит отметить, что точные симптомы склеродермии зависят от формы недуга.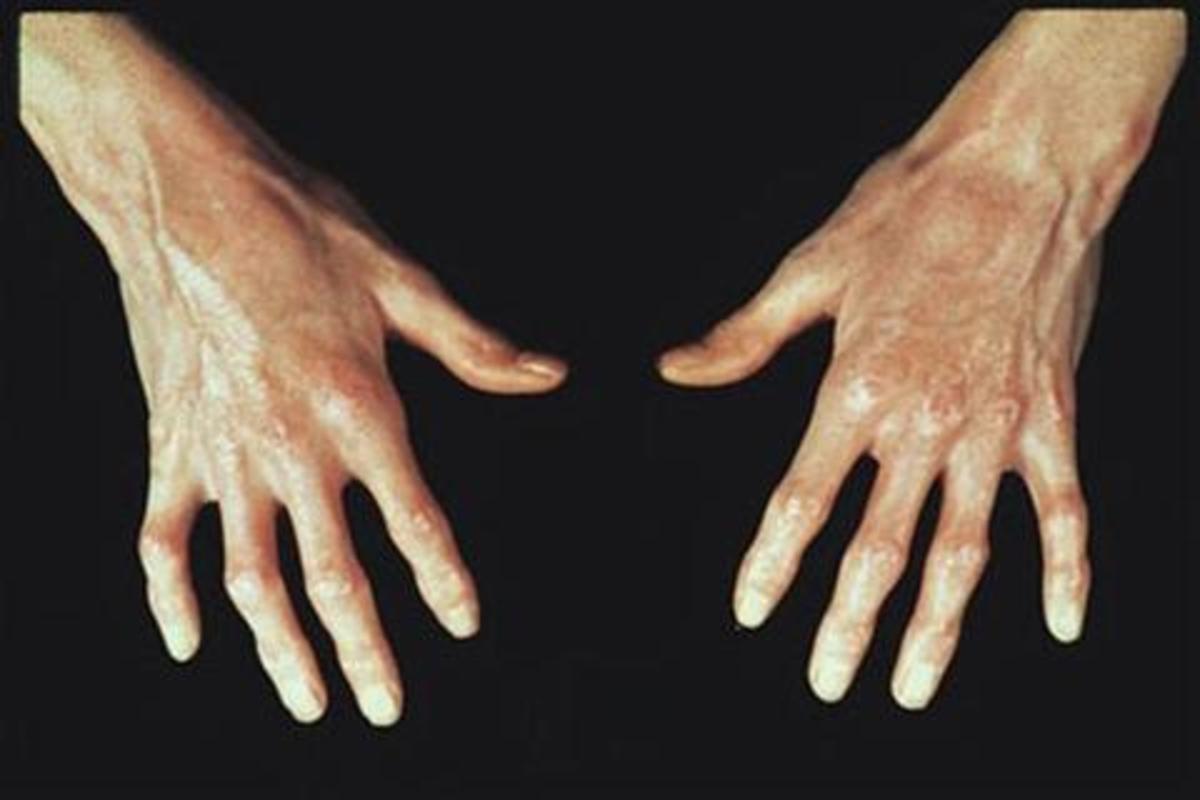 Тем не менее среди всех разновидностей прослеживается ряд общих признаков:
Тем не менее среди всех разновидностей прослеживается ряд общих признаков:
- Изменение структуры кожи.
- Опухание, покраснение или побледнение пальцев.
- Снижение общей подвижности.
Также стоит сказать, что при склеродермии изменение кожных покровов проходит поэтапно:
- Кожа приобретает синевато-красный оттенок и становится отёчной. Нездоровые участки немного возвышаются над нормальными.
- Кожные покровы бледнеют (обычно такой оттенок сравнивают с цветом слоновой кости). Из-за развития болезни, кожа становится очень плотной. Со временем поражённые места невозможно собрать в складку.
- Наблюдается истощение кожных покровов. Характерная особенность поражённого участка — синеватый контур.
Наконец, стоит отдельно рассмотреть очаговую и системную форму склеродермии.
Проявление склеродермии и ее лечение
Очаговая разновидность
Данный тип характеризуется появлением множества очагов по всему телу в виде фиолетовых пятен. Чаще всего от этой формы страдают руки и лицо. Немного реже поражается грудина и спина. Появление образований на ногах наблюдается только в отдельных случаях.
Чаще всего от этой формы страдают руки и лицо. Немного реже поражается грудина и спина. Появление образований на ногах наблюдается только в отдельных случаях.
Пятна могут быть различного диаметра (от 2-3 мм до 10 см). Обычно они имеют округлую либо овальную форму. Довольно редко наблюдаются образования продолговатой формы.
Со временем центральная часть пятна склеродермии становится более плотной и приобретает светлый оттенок. Постепенно на поражённом участке начинают выпадать волосы. Вместо них, появляется светло-жёлтая блестящая бляшка.
Однако поражается не только волосяной покров. Также уничтожаются потовые и сальные железы, из-за чего происходит истощение кожи. Все вышеперечисленные симптомы могут остаться до конца жизни.
Системная склеродермия
Название отражает суть формы — негативное воздействие идёт сразу на несколько систем организма. Помимо поражения кожных покровов, у пациента наблюдаются следующие симптомы:
- Повышение температуры тела.

- Боли в мышцах.
- Повышенная раздражительность.
- Озноб.
- Быстрая утомляемость.
- Ухудшение кровообращения.
- Похудание.
Как и в других разновидностях, сначала на коже образуется одно или несколько пятнистых высыпаний, которые затем превращаются в бляшки. С течением болезни поражённый участок бледнеет, приобретает беловатый оттенок. Постепенно кожные покровы, мышцы и сухожилия становятся более плотными, поэтому человеку становится труднее передвигаться.
Однако главная опасность кроется в негативном воздействии на внутренние органы. Из-за фиброза (рубцовых изменений во внутренних органах) нарушается нормальная работа внутренних органов — лёгких, почек и пищевода. Также нередко системная склеродермия способна вызвать инфаркт миокарда.
Диагностика и лечение склеродермии
Постановка диагноза — задача врача. Если после ознакомления со статьёй вы понимаете, что у вас похожие симптомы, следует как можно скорее обратиться к терапевту или дерматологу. Помимо осмотра, доктор может назначить следующие методы обследования:
Помимо осмотра, доктор может назначить следующие методы обследования:
- Общий и биохимический анализ крови.
- Общий анализ мочи.
- ЭКГ.
- Компьютерная томография.
- УЗИ.
- Капилляроскопия (осмотр капилляров).
Лечение недуга должно быть комплексным и включать следующие методы терапии:
- Противовоспалительная терапия. Чтобы уменьшить воспалительный процесс и снизить выраженность отёков, применяются средства из группы противовоспалительных лекарственных средств, например, Кетопрофен, Ибупрофен, Диклофенак и др.
- Сосудистая терапия. Для улучшения кровообращения применяют блокаторы кальциевых каналов и сосудорасширяющие лекарственные средства. Сюда относятся Тромбо АСС, Нифедипин, Верапамил и др.
- Ферментная терапия. Применяется для замедления формирования очагов склеродермии. Для этого используется Трипсин, Лидаза, Ронидаза и другие препараты.
- Физиотерапия. Назначается только на первых этапах развития склеродермии.
 Для повышения двигательной активности используют натриевые ванны, массаж, а также лечебную физкультуру.
Для повышения двигательной активности используют натриевые ванны, массаж, а также лечебную физкультуру. - Диета. Так как болезнь довольно часто поражает желудок, питание должно быть частым и дробным.
Главная опасность склеродермии заключается в негативном воздействии на внутренние органы. Рубцовые изменения способны сильно навредить и изменить привычную жизнь человека. Поэтому к появлению пятен на коже следует относиться так настороженно.
лечение, причины и симптомы. Что это такое?
Склеродермия – это патология, характеризующаяся отложением коллагена в различных тканях и органах. Чаще всего страдает кожа, но процесс может протекать и внутри организма. Кожные покровы утолщаются и становятся твердыми. При поражении внутренних органов происходит нарушение кровообращения, что приводит к возникновению различных заболеваний. В тяжелых случаях возможно сильное ухудшение работы жизненно важных органов, способное привести к летальному исходу. У мужчин заболевание наблюдается в 4 раза реже, чем у женщин. Склеродермия у детей и подростков может привести к необратимым изменениям в мышцах, суставах и на коже.
У мужчин заболевание наблюдается в 4 раза реже, чем у женщин. Склеродермия у детей и подростков может привести к необратимым изменениям в мышцах, суставах и на коже.
Причины возникновения склеродермии
Ведущую роль в развитии заболевания играет неадекватная реакция иммунной системы на коллаген собственного организма. Этот белок входит в состав соединительной ткани и кожи. Вследствие иммунной атаки его синтез резко усиливается, что и приводит к образованию патологических отложений.
Спровоцировать развитие склеродермии может:
- сильный стресс;
- переохлаждение;
- тяжелые заболевания внутренних органов;
- инфекции;
- радиоактивное облучение;
- препараты для химиотерапии;
- кремниевая пыль, которая образуется в угольных шахтах.
Виды и симптомы заболевания склеродермии
Различают две формы склеродермии: очаговую и системную. При очаговой очаги поражения распространяются на небольшой площади, но в процесс может вовлекаться подкожная ткань и кости. При системной форме одновременно с изменениями в коже происходят изменения и в организме человека: поражаются сердце, легкие, пищеварительный тракт, суставы и почки. Иногда болезнь развивается только во внутренних органах, не затрагивая кожу. Болеют чаще всего женщины в возрасте от 30 до 50 лет.
При системной форме одновременно с изменениями в коже происходят изменения и в организме человека: поражаются сердце, легкие, пищеварительный тракт, суставы и почки. Иногда болезнь развивается только во внутренних органах, не затрагивая кожу. Болеют чаще всего женщины в возрасте от 30 до 50 лет.
Очаговая склеродермия разделяется на два вида:
- Бляшечная – на коже появляются овальные уплотнения (бляшки), с каемкой пурпурного цвета по периферии и областью просветления в центре поражения. Выздоровление наступает через значительный срок (до 3-5 лет), после чего на коже остаются темные пятна;
- Линейная склеродермия – на лице и конечностях образуются участки уплотнений, напоминающие полосы. Иногда происходит поражение только одной половины тела. Если симптомы возникли в детстве или в подростковом возрасте, то у человека могут появиться контрактуры — ограничение подвижности мышц и суставов.
Системная склеродермия бывает двух видов:
- Диффузная – симптомы развиваются за короткий срок, кожные покровы быстро уплотняются, появляются первые нарушения в работе внутренних органов.
 Поражается сначала лицо и конечности, затем кожа туловища. Впоследствии патологический процесс все сильнее захватывает органы человека, что может привести к летальному исходу;
Поражается сначала лицо и конечности, затем кожа туловища. Впоследствии патологический процесс все сильнее захватывает органы человека, что может привести к летальному исходу; - Лимитированная – начинается незаметно, изменения кожи происходят медленно. Долгое время симптомы могут ограничиваться отеком пальцев, онемением и изменением цвета покровов рук в результате действия холода или стресса. Поражается только кожа лица и рук. При продолжительном течении снижается сократимость пищевода, затрудняется глотание пищи, наблюдается изжога. Иногда могут возникать тяжелые болезни легких и пищеварительной системы.
Пятно при склеродермии фото
Лечение склеродермии
Ни один из известных препаратов и методов терапии не способен полностью устранить причину склеродермии, остановив чрезмерный синтез коллагена. Лечение направлено на поддержание организма, борьбу с симптомами и предотвращение осложнений. Для этих целей применяют несколько групп препаратов:
- Средства для расширения сосудов – улучшают кровоснабжение в пораженных органах.

- Препараты для подавления иммунитета – снижают интенсивность аутоиммунной реакции.
- Антиагреганты – вещества для разжижения крови, улучшают ее ток по сосудам и предотвращают образование тромбов.
- Антифиброзные средства – препятствуют уплотнению коллагеновых отложений.
В качестве вспомогательной терапии рекомендован лечебный массаж, физиотерапия и ванны с сероводородом.
Лечение народными средствами
Народные целители предлагают несколько рецептов для борьбы со склеродермией:
- Взять по равной части спорыша, полевого хвоща и медуницы. 1 ст. л. смеси залить стаканом кипятка и настоять полчаса. Пить по одной трети стакана три раза в день, до еды;
- Растопить на водяной бане 200 гр нутряного свиного жира, добавить 20 г высушенной травы полыни и поставить в духовку на 5-6 часов.
 Затем процедить, остудить и поставить мазь в холодильник. Наносить на поражения 2-3 раза в день в течение 2-3 месяцев;
Затем процедить, остудить и поставить мазь в холодильник. Наносить на поражения 2-3 раза в день в течение 2-3 месяцев; - Запечь в духовке среднюю луковицу и порезать. К 1 ст. л. лука добавить 1 ч. л. меда и 2 ст. л. кефира. Из получившейся смеси делать компресс 3-4 раза в неделю;
- Настойка родиолы – исходя из дозировки в 2 капли на 1 кг веса, рассчитать необходимое количество лекарства и принимать внутрь 3 раза в день в течение 3 месяцев.
Профилактика и прогноз склеродермии
Первичная профилактика отсутствует. Для облегчения состояния, замедления патологических процессов и ускорения выздоровления больным рекомендуется лечебная физкультура и дозированные повседневные нагрузки. Это позволит увеличить силу, усилить кровообращение и сохранить подвижность суставов. Нельзя курить – никотин вызывает спазм сосудов, которые и так спазмированы из-за склеродермии. Нужно соблюдать диету для предотвращения гастрита и изжоги, беречь организм от переохлаждения.
При очаговой склеродермии опасности для жизни нет, заболевание через некоторое время может пройти самопроизвольно. Возможны остаточные необратимые явления в виде пятен на коже и частичной ограниченности подвижности.
Возможны остаточные необратимые явления в виде пятен на коже и частичной ограниченности подвижности.
При диффузной склеродермии прогноз неблагоприятный, особенно при остром развитии процесса и появлении симптомов в пожилом возрасте. Может наступить смерть вследствие поражения легких, сердца или почек. Через десять лет после выявления симптомов около 25% больных умирают. В случае хронического течения прогноз для жизни умеренно благоприятный – симптомы нарастают медленно, и органы еще долго сохраняют свою функцию.
Фото
Системная склеродермия фото
Отек пальцев при склеродермии фото
Склеродермия очаговая фото пятен
Синдром Рейно при склеродермии
Системная очаговая склеродермия — что это такое и как лечить народными средствами?
Склеродермия является диффузной болезнью соединительной ткани, во время которой на определенных участках кожного покрова, а бывает и по всей коже, откладывается рубцовая ткань. Когда распространяется процесс, ткань формируется помимо кожи еще и в опорно-двигательном аппарате, легких, ЖКТ, сердце и почках.
Когда распространяется процесс, ткань формируется помимо кожи еще и в опорно-двигательном аппарате, легких, ЖКТ, сердце и почках.
з
Женщины подвержены склеродермии значительно чаще, чем мужчины, примерный возраст начала недуга от 30 до 60 лет.
Склеродермия не считается заразной болезнью, но значительно снижает качество жизни пациента, он теряет способность осуществлять некоторые каждодневные дела, а бывает, несет угрозу здоровью.
Разновидности заболевания
Наиболее популярными видами и самыми изученными считаются системная и ограниченная склеродермии.
- Системная склеродермия может поражать большое количество органов и тканей.
Существует тип такого заболевания, который называется диффузным. Бывает довольно редко и встречается лишь у 5% больных. Подобный вид опасен тем, что неблагоприятные перемены могут произойти внутри организма, потому есть риск летального исхода. - Ограниченная склеродермия проявляется в целом на кожном покрове и на ближних к ней слоях, хоть прочие части во время этого не подвержены недугу.
- Бляшечная склеродермия является одной из форм локализованной склеродермии. Появляется определенное число пятен. Зачастую пятна возникают в том месте, где повреждаются кожные покровы. Изредка, бывают ситуации, что подобный вид может произойти самостоятельно.
- Линейная склеродермия зачастую поражает младенцев. Локализуется болезнь возле лба, с протеканием недуга она перемещается к волосяному покрову. Когда недуг проявляется на ногах вероятно появление трофической язвы. Случается, что данным недугом болеют несколько членов семьи. Иногда бывает кольцевидный тип заболевания.
- Генерализованный тип недуга может поражать крупные участки тела. Зачастую подвержены дети, но и взрослые также могут болеть данной болезнью.
- Очаговая склеродермия является поражением кожного покрова, который сопровождается появлением пятен либо полос белого оттенка. Болезнь белых пятен в основном фиксируется у женщин. В детском возрасте болеют довольно нечасто.
Во время подкожной морфеа, кожный покров станет толстым и грубым. Во время сдачи крови для анализа, картина может поменяться.
Симптомы
На предварительной стадии недуга больные жалуются на слабость, утомляемость, высокую температуру, потерю аппетита, снижение веса. Подобные жалобы обладают общим характером, и обнаружить заболевание только лишь по данным признакам достаточно сложно.
Спустя время при возникновении общей симптоматики больные жалуются на повреждение кожных покровов, суставов, прочих органов и систем:
- Повреждение сосудов.
- Самый ранний симптом заболевания — феномен Рейно. Он спровоцирован стрессовыми ситуациями либо влиянием холода. Начинается спазм артерий пальцев. Появляется побледнение, а затем посинение, в конце покраснение кожного покрова пальцев.
- Повреждение кожных покровов.
- Уплотняется кожа, обычно, начиная с пальцев, а потом переходит на лицо, грудь, спину, живот, конечности. Свойственна этапность повреждения: отечность, уплотнение, атрофия.
- Симптом «кисета» является сглаживанием носогубных складок, истончаются губы, появляются радиальные складки возле них, затрудняется открывание рта.
- Плохо смыкаются веки, сбой при росте ресниц и бровей, отсутствие мимики на лице.
- Рубцы возле фаланг пальцев.
- Язвы на кожном покрове на участках, которые подвержены постоянным механическим влияниям.
- Сухая гангрена являет собой отмирание тканей дистальных суставов пальцев.
- Чередуются участки усиленной и недостаточной пигментации.
- В связи с излишним коллагеном в кожном покрове волосяные фолликулы начинают атрофироваться, кожа станет шершавой, теряется волосяной покров.
- Повреждение костно-суставного аппарата
- Скованные суставы по утру больше 1 часа.
- Разрушаются концевые отделы фаланг пальцев. Укорачиваются пальцы и деформируются.
- Чувство трения, которое определяется нажатием пальцев во время сгибания-разгибания.
- Сбой в движении кистей.
- Повреждение мышц
- Мышечные боли, слабость.
- Мышечная атрофия.
- Повреждение ЖКТ
- Ощущение комка за грудиной, которые бывает после еды, сбои в глотании, изжога, особенно в лежачем положении.
- Трудность при употреблении твердой еды, связанная с сужением промежутка внизу пищевода.
- Формируются эрозии и язвы в пищеводе.
- Ощущение тяжести, болевые ощущения в желудке после приема пищи, возникает чувство пресыщения.
- Во время частых телеангиэктазиях слизистой желудка вероятно довольно нечастое, но очень небезопасное последствие – кровотечения в желудке.
- Вздутие живота, диарея, чередующаяся с запором, дефекация, потеря веса.
- Повреждение легких.
- Одышка – во время нагрузок, затем – в состоянии покоя; сухой кашель, вялость. Возникновение подобной симптоматики говорит о проявлениях фиброза.
- Одышка свидетельствует о повышенном давлении в сосудах легких.
- Повреждение сердца.
- Продолжительные болевые ощущения тупого характера, дискомфорт возле сердца.
- Чувство сердцебиения и сбоев при функционировании сердца.
- Повреждение почек
- Возникновение белка и крови в моче, повышенное содержание креатинина в кровотоке, артериальная гипертензия — признаки недостаточности почек.
- Повреждение нервной системы.
- Болевые ощущения пекущего типа.
- Онемение лица в комплексе с болями.
Диагностика
Утвердить диагноз заболевания возможно при следующих исследованиях:
- общий анализ крови;
- общий анализ мочи;
- иммунологическая диагностика;
- ревмопроба;
- капилляроскопия;
- вспомогательные способы диагностики, выявляющие болезни в организме.
Причины заболевания
Причины возникновения болезни до конца не изучены. Важное значение играют генетические сбои в иммунной системе, вызванные под влиянием факторов извне прогрессирование недуга.
Основные предрасполагающие факторы:
- вирусная и бактериальная инфекция;
- постоянные болезни эндокринной и нервной систем;
- аллергические болезни;
- эмоциональные расстройства;
- постоянное нахождение в холоде;
- труд, который связан с вибрацией, влиянием вредоносных химикатов;
- употребление определенных медикаментозных средств.
Под влиянием вредоносных факторов внутри организма происходит нарушение – начинаются аутоиммунные процессы, которые стимулируют излишнее производство белка коллагена.
Так как коллаген есть и внутри сосудистых стенок, патология выявляется и в них: утолщается внутренняя сосудистая оболочка, предрасположенность сосудов к спазмам, итогом чего станет застаивание крови в сосудах, повышается ее свертываемость, формирование сгустков крови – сбои могут проявиться синдромом Рейно.
Основную роль в появлении недуга играют аутоиммунные реакции, в связи с чем, неуклонно прогрессирует патологический процесс.
Лечение
- Сейчас нет действенного метода терапии склеродермии — нет медикаментозных средств, которые целиком прекратят гиперпродукцию соединительной ткани. Однако локализованная склеродермия способна пройти сама по себе, без терапии.
Есть большое количество лекарственных средств, помогающих держать контроль над симптоматикой заболевания и предотвращать неблагоприятные последствия. - Для улучшения прогноза недуга, очень важно поставить диагноз на предварительном этапе и тут же после диагностики начать терапию.
Пациент, который страдает подобной болезнью, должен все время быть под присмотром специалиста и постоянно проходить обследование – лишь тогда вероятно своевременное обнаружение признаков развития заболевания и надлежащее корректирование лечение.
- Склеродермию не вылечить курсами. Чтобы замедлить прогресс заболевания нужно постоянное длительное, а зачастую и пожизненное, употребление серьезных лекарств, которые обладают крайне серьезными побочными действиями.
Лишь надлежащим образом подобранное лечение и тщательное следование пациентом рекомендациям специалиста существенно улучшат прогноз недуга.
Медикаменты
Врач, лечащий склеродермию, индивидуально предписывает медикаментозные средства – немало зависит от этапа, на котором находится заболевание, какие повреждения есть в момент назначения лечения. Если следовать предписаниям специалиста, возможно лечение в домашних условиях.
Основные виды медикаментозного лечения:
- Противовоспалительное лечение. Хороший эффект во время терапии недуга дадут цитостатики, нестероидные противовоспалительные средства, аминохинолиновые препараты, глюкокортикостероидные гормональные средства.
Надлежащее применение таких лекарств даст возможность понизить степень формирования воспалений, прекратить его развитие, снизить болевой синдром. - Лечение сбоев в сосудистой системе. Необходимо пациенту назначить медикаментозные средства, которые расширяют сосуды, улучшают циркуляцию крови и снижают уровень свертывания.
- Лечение, которое направлено на удержание формирования процесса уплотнения коллагена. Подобная терапия эффективна на поздних этапах прогрессирования болезни, когда есть тяжелые повреждения опорно-двигательного аппарата, тканей мышц. Врачи наиболее часто применяют Купренил, средство, подавляющее процессы формирования излишнего коллагена и уплотнения.
Помимо вышесказанного, пациенты могут употреблять ферменты, посещать плазмаферез.
Народные средства
Лечить склеродермию при помощи народных средств не используя медикаментозные средства нельзя – пациенту нужно консультироваться со специалистом, чтобы контролировать состояние здоровья, делать курсы лекарственного лечения.
Эти средства способствуют укреплению иммунитета и повышению сопротивляемости организма:
- Приняв банные процедуры, следует приложить к пораженным участкам компресс из ихтиоловой мази и сока алоэ. Такая мазь делается в пропорции 1 к 1, компресс фиксируют при помощи повязки, применять в этих целях лейкопластырь не следует. Число процедур – не больше двух раз за 7 дней, период нахождения компресса на пораженном участке – до 6 часов.
- Следует испечь головку репчатого лука небольшого размера, размельчить и соединить с чайной ложкой меда и 2 ст. ложками кефира. Полученную массу смешать и наложить компресс на пораженные участки несколько раз за 7 дней. Продолжительность нахождения смеси – не больше 2 часов.
- Купить свиной жир, растопить и ввести сухую полынь. Необходимо соблюсти точную пропорцию – 1 ч. жира и 5 ч. высушенных растений. Готовую смесь следует пропарить в духовке на небольшом огне на протяжении нескольких часов, затем смесь должна остыть и хранить ее в холодном месте.
Другой состав средства: к свиному внутреннему жиру, который предварительно нужно растопить, добавляют высушенную траву дурнишника и чистотела в пропорциях 1 к 1 к 1. Дальше готовить, как указано ранее. Использовать так: намазать поврежденные участки 3 раза в сутки в течение 3 месяцев, чередуя вышеуказанные составы через сутки. - В одинаковых долях смешивается сухие медуница, спорыш и хвощ полевой. После берется 1 ст. л. сухого сбора, заливается 250 мл воды и выдерживается готовая смесь на водяной бане на протяжении 15 минут.
Готовая смесь должна настояться до 2 часов, принимать по половине стакана 2 раза в сутки за 30 минут до еды. Употребляют отвар по трети стакана 3 раза в сутки спустя час после еды. - Отвар из синюхи и адониса способствует нормализации функционирования сердца во время выраженных повреждений. Берется 1 ст. л. сухого сбора вышеуказанных трав, заливается 0,5 л кипятка и настаивается в термосе на протяжении 8 часов. Употреблять нужно так: четверть стакана отвара 3 раза в сутки, спустя 1,5-2 часа после еды.
Возможные осложнения, последствия
Количество неблагоприятных последствий заболеваний огромно.
Уровень тяжести таких осложнений варьируется от малозаметных трудностей до сложных, которые угрожают жизни и здоровью:
- Сосуды. Их сужение во время болезни бывает так опасно, что недостаток кровообращения ведет к отмиранию тканей. В итоге иногда нужна ампутация.
- Легкие. Рубцуется легочная ткань, что приводит к снижению функционирования легких, плохой переносимости нагрузки, одышке.
- Почки. Если заболевание повреждает почки, у пациента развивается гипертония и повышается концентрация белка в моче. Такое может произойти в связи со сбоями тока крови в почках. Также возможен почечный склеродермический криз.
- Сердце. Рубцевание сердечных тканей усиливает вероятность появления аритмии и сердечной недостаточности, перикардита.
- Зубы. Сильное стягивание кожных покровов возле рта приводит к существенному уменьшению рта, затрудняющему даже чистку зубов. Перестает вырабатываться в достаточной степени слюна. Кислотный рефлюкс начинает разрушать эмаль зубов.
- Пищеварительный тракт. Заболевание может поражать все отделы системы пищеварения. Затрудняется глотание, плохо переваривается пища, кислотный рефлюкс, постоянные запоры с диареей.
- Половые дисфункции. У мужчин с таким недугом появляются эректильные нарушения. Происходят сбои в сексуальной функции у женщин, это проявляется сбоем выделения смазки и сужается вход во влагалище.
Рекомендации при заболевании
- Значительно ухудшиться состояние пациента может из-за переохлаждения, оно запрещено даже на предварительных этапах. Вначале следует защитить от холода руки и ноги, уши и лицо.
- Чтобы была полноценная циркуляция крови, следует сбалансировать питание.
- Необходимо избавиться от пагубных привычек как табакокурение и прием алкогольных напитков.
- Стараться избегать появление ожирения, наблюдать за весом.
- Устранить эмоциональные расстройства и стресс.
- Не допускать переутомлений.
Диета
Основа лечения склеродермии — диета. Ее основная цель – обеспечение постоянного поступления надлежащего количества витаминов и минералов. Питание нужно сбалансировать и разнообразить.
Диетолог во время назначения диетического питания пациенту посоветует:
- Принимать витамин A для поддержания иммунной системы и нормализации состояния кожи. Продукты, содержащие высокую концентрацию витамина А: морковь, брокколи, шпинат, тыква и помидоры.
- Употреблять витамин E для снижения степени развития воспалений, предотвращения появления инфекций. Продукты, содержащие высокую концентрацию витамина E: ореховое масло, миндаль, растительные масла, шпинат, авокадо.
- Стараться каждый день принимать в пищу продукты, содержащие витамин C – цитрусы, клубника, дыня, брокколи. Данный витамин защитит кожные покровы от развития повреждений, свойственных склеродермии.
- Рацион во время недуга нужно разнообразить, блюда нужно приготавливать на растительном масле, принимать в пищу достаточное количество углеводов, содержащихся во фруктах и овощах, зерне.
Образ жизни
Страдающие склеродермией должны вести активный образ жизни, чтобы снизить симптоматику:
- Оставаться активными. Физическая нагрузка поддержит тело гибким и подвижным, улучшит циркуляцию крови, уменьшит скованность.
- Не курить. Никотин усилит спазм сосудов, что негативно скажется на кровообращении.
- Не допускать изжогу. Избегать продукты, вызывающие изжогу и образование газов. Не есть на ночь. Приподнимать верхнюю часть туловища в процессе сна, чтобы желудочный сок не забрасывался в пищевод.
- Беречься от холода. Носить теплые рукавицы и обувь, чтобы защитить конечности от холода, так как мороз усугубляет спазм сосудов.
Рейно и системный склероз | cyclefoundation.org.uk
Рейно, склеродермия и сопутствующие заболевания
Что такое болезнь Рейно?
Болезнь Рейно — это обычное заболевание, при котором кровоснабжение конечностей нарушено или снижено. Обычно это влияет на пальцы рук и ног, но иногда и на нос или уши.
Приступы обычно провоцируются холодом или резким изменением температуры. Во время приступа пораженная часть тела сначала становится белой, затем становится синей, так как ткани используют кислород, и, наконец, ярко-красной, когда артерии расслабляются и в нее приливает свежая кровь.
Болезнь Рейно может различаться по форме, от очень легкой до тяжелой, что может потребовать лечения.
Болезнь Рейно может быть у любого человека любого возраста, но чаще страдают молодые женщины. Кажется, что приступ вызывает изменение температуры, а не просто воздействие холода, поэтому, хотя он и хуже зимой, он может произойти и летом.
Стресс или беспокойство также могут спровоцировать приступ Рейно. Некоторые случаи болезни Рейно связаны с другими заболеваниями (называемыми вторичными заболеваниями Рейно).
Что такое склеродермия?
Хотя более 95% пациентов со склеродермией имеют болезнь Рейно, шансы на то, что у кого-то развивается склеродермия Рейно, невелики — менее 2% женщин и 6% мужчин.
Слово склеродермия означает уплотнение кожи, хотя это заболевание не ограничивается кожей. Это заболевание соединительной ткани, которая скрепляет наши тела.
Следовательно, может поражаться не только кожа, но и внутренние органы.У большинства больных есть легкая форма, при которой ограниченное поражение кожи, обычно рук и ног, становится жесткой и блестящей. Также может поражаться пищевод, что затрудняет прием пищи и глотание.
У некоторых пациентов также образуются крошечные отложения кальция под кожей (кальциноз), которые могут вызывать язвы. В более тяжелой форме, называемой диффузной склеродермией, поражаются обширные участки кожи и внутренние органы, такие как легкие, сердце кишечника и почки. Локализованную склеродермию можно разделить на два типа:
1.Morphea scleroderma
2. Линейная склеродермия
Как диагностируются эти состояния?
История болезни важнее всего. Могут помочь анализы крови, а также исследование мелких кровеносных сосудов у основания ногтя, что называется капилляроскопией ногтевого валика.
По наследству?
В настоящее время нет доказательств того, что болезнь Рейно или склеродермия передаются напрямую по наследству. Однако существует генетическая предрасположенность, поэтому шансы на нее выше, если проблема есть у родственника.
Как с ними обращаются?
Ваш терапевт или специалист может прописать вазодилататор — лекарство, расслабляющее кровеносные сосуды. Иногда ваш специалист может решить, что операция, называемая симпатэктомией, может оказаться полезной. Это включает в себя перерезание или разрушение нервов, которые вызывают сужение артерий. Эта операция более успешна при лечении стопы Рейно, однако в большинстве случаев она не рекомендуется, поскольку обычно не дает долгосрочных результатов.
Люди, у которых болезнь Рейно развивается в подростковом возрасте, часто имеют доброкачественную форму, которая с возрастом исчезает. К сожалению, это верно не во всех случаях, и иногда болезнь Рейно сохраняется.
В настоящее время нет лекарства от склеродермии, но существует множество эффективных методов лечения, облегчающих определенные симптомы. Поскольку каждый случай индивидуален, вам следует обсудить эти вопросы со своим врачом.
Как я могу помочь себе?
Есть несколько вещей, которые могут вам помочь.Самое важное — бросить курить, регулярно заниматься спортом и согреваться.
- Курение: Если вы курильщик, вы должны приложить искренние и решительные усилия, чтобы полностью бросить курить. Табак вреден, так как вызывает сужение кровеносных сосудов, уменьшая приток крови к кончикам пальцев. Ваш терапевт должен обсудить с вами стратегии отказа от курения или организовать для вас посещение консультанта по отказу от курения. Замещение никотина также может помочь, и вам следует обсудить это со своим врачом или фармацевтом.
- Еда для тепла: Еда и питье помогают согреться. Старайтесь есть много небольшими порциями, чтобы поддерживать энергию; Лучше всего подойдут продукты с высоким содержанием белка, молоко, мясо, рыба и свежие овощи. Очень важно горячее питание и большое количество горячих напитков.
- Упражнение: Легкие упражнения улучшат кровообращение. Старайтесь не сидеть долгое время. Вставайте и ходите по комнате, двигая руками и ногами, чтобы поддерживать кровообращение. Однако не позволяйте остыть пальцам рук и ног.В холодную погоду занимайтесь в помещении.
- Одежда: Следует избегать тесной одежды, так как это может ограничить кровоток. Руки и ноги всегда должны быть прикрыты. В холодную погоду следует использовать шарф, чтобы согреть лицо, а также головной убор и несколько слоев одежды, чтобы согреть голову и туловище. Ноги особенно склонны к охлаждению, поэтому необходима хорошая толстая пара носков. Мокрую обувь и одежду следует сменить как можно скорее.
Дополнительная информация и советы по здоровью сосудов.
Сопутствующие условия
Вибрация белого пальца (VWF)
У тех, кто работает с вибрирующими инструментами, есть тенденция к развитию синдрома Рейно, особенно если вибрация грубая и низкочастотная. Это может стать постоянным даже после прекращения работы. ФВ — промышленное заболевание, которое может подлежать компенсации.
Обморожения
Обычно появляются на конечностях — пальцах рук, ног и ушах. Кожа может сначала стать зудящей, затем покраснеть, опухнуть и будет очень нежной на ощупь.Обморожение возникает в результате нарушения кровообращения при воздействии холода. Следует избегать натирающей одежды.
Ревматоидный артрит
Артрит поражает слизистую оболочку суставов. Эта подкладка выделяет жидкость, которая смазывает сустав, и при ревматоидном артрите он воспаляется и опухает. Вырабатывается больше жидкости, вызывая красный болезненный опухший сустав. Около 10% больных ревматоидным артритом имеют вторичный синдром Рейно.
Системная красная волчанка
Характеризуется сыпью, иногда наблюдаемой на щеках и переносице, а также хроническим воспалением кровеносных сосудов и соединительных тканей тела.С этим связаны усталость, боли в суставах, язвы во рту, выпадение волос и болезнь Рейно.
Эритромиалгия
Это хроническое заболевание, характеризующееся стойким жаром, болью и покраснением, в основном поражающим стопы и голени. Большинство больных также испытывают симптомы Рейно.
Химическое или лекарственное воздействие
Некоторые действующие химические вещества (винилхлорид) или лекарства, такие как бета-блокаторы, таблетки от мигрени или оральные контрацептивы, могут усугубить болезнь Рейно.Если вам прописали какие-либо лекарства и вы испытываете симптомы типа Рейно, проконсультируйтесь с вашим терапевтом, который может изменить ваше лечение.
Хотя мы прилагаем все усилия, чтобы информация, содержащаяся на этом сайте, была точной, она не заменяет медицинские консультации или лечение, и Circulation Foundation рекомендует проконсультироваться с вашим врачом или медицинским работником.
The Circulation Foundation не несет ответственности за любые убытки или ущерб, возникшие в результате неточности в этой информации или информации третьих лиц, такой как информация на веб-сайтах, на которые мы ссылаемся.
Предоставленная информация предназначена для поддержки пациентов, а не для личных медицинских консультаций.
PPT — Scleroderma PowerPoint Presentation, скачать бесплатно
Scleroderma An Autoimmune Project Авторы: Эван Мур и Кортни Блю Почести, анатомия и физиология
Что такое склеродермия? • Это накопление коллагена, которое влияет на кровеносные сосуды, мышцы, кожу и внутренние органы. • Склеродермия — это заболевание, поражающее также соединительные ткани.• Причина этого состояния неизвестна, но связана с нахождением людей рядом с кварцевой пылью и поливинилхлоридом. • Обычно наблюдается у людей 30-50 лет. В основном женщины.
Как это аутоиммунный? • При склеродермии клетки в организме вырабатывают слишком много коллагена, потому что считают, что есть травма, когда этот избыток коллагена затвердевает, препятствуя нормальным функциям организма.
Симптомы склеродермии • Первым признаком является феномен Рейно, когда кровеносные сосуды сужаются в пальцах ног, пальцев рук, ушей и носа.• Области чувствительны к температуре и изменяют цвет • Пальцы становятся твердыми и опухшими • Язвы на кончиках пальцев рук и ног • Маленькие белые комочки под кожей, из которых иногда сочится белый гной.
Лечение склеродермии • В настоящее время нет лекарств от склеродермии, но существует множество методов лечения. • Некоторые методы лечения снижают активность иммунной системы, а другие используются для улучшения работы кишечника. • Склеродермия сильно различается у разных пациентов, поэтому методы лечения могут быть самыми разными.
Дополнительная важная информация • Склеродермия встречается редко. Только от 75 000 до 100 000 человек в США есть. 75% пациентов — женщины. • Заболевание поражает взрослых и детей, но чаще всего встречается у женщин в возрасте от 30 до 50 лет. • Существует несколько типов склеродермии. Есть два основных типа: локализованные (поражающие кожу лица, рук и ног) и системные (которые также могут поражать кровеносные сосуды и основные внутренние органы).
Цит. Работ Страница • Доска, А.D.A.M. От редакции. «Причины, заболеваемость и факторы риска». Склеродермия. Национальная медицинская библиотека США, 2 февраля 2012 г. Web. 01 мая 2012 г. http://www.ncbi.nlm.nih.gov/pubmedhealth/PMH0001465/ • «Медицинский обзор склеродермии». Фонд склеродермии. Фонд склеродермии. Интернет. 01 мая 2012 г. http://www.scleroderma.org/medical/overview.shtm. • «Склеродермия». Обучение пациентов. Интернет. 01 мая 2012 г. http://www.rheumatology.org/practice/clinical/patients/diseases_and_conditions/scleroderma.asp • «Склеродермия: симптомы и осложнения.»Склеродермия: симптомы и осложнения. Университет Мэриленда. Интернет. 01 мая 2012 г. 01 мая 2012 г. http://www.hopkinsscleroderma.org/scleroderma/
Склеродермия — хроническое заболевание, характеризующееся чрезмерным отложением коллагена в коже или других органах.Локализованный вид заболевания при инвалидности не приводит к летальному исходу. Диффузная склеродермия или системный склероз , генерализованный тип заболевания, может привести к летальному исходу в результате поражения сердца, почек, легких или кишечника. [1] Рекомендуемые дополнительные знанияПризнаки и симптомыКожные симптомыСклеродермия поражает кожу, а в более серьезных случаях может поражать кровеносные сосуды и внутренние органы.Наиболее очевидным симптомом является уплотнение кожи и связанное с этим рубцевание. Обычно кожа становится красноватой или чешуйчатой. Кровеносные сосуды также могут быть более заметными. Если поражены большие площади, потеря жира и мышц ослабит конечности и ухудшит внешний вид. Серьезность заболевания сильно различается в зависимости от случая. Два наиболее важных фактора, которые следует учитывать, — это уровень внутреннего поражения (под кожей) и общая площадь, покрытая заболеванием. Например, были случаи, когда у пациента было не более одного или двух повреждений, возможно, на несколько дюймов.Менее серьезные случаи, как правило, не затрагивают внутренние функции организма. Изменение цвета рук и ног в результате холода. У большинства пациентов (более 80%) наблюдается феномен Рейно, сосудистый симптом, который может поражать пальцы рук и ног. Системная склеродермия и болезнь Рейно могут вызвать болезненные язвы на пальцах рук и ног, известные как пальцевые язвы. Кальциноз также часто встречается при системной склеродермии и часто наблюдается около локтей, коленей или других суставов. Другие органыДиффузная склеродермия может вызывать скелетно-мышечные, легочные, желудочно-кишечные, почечные и другие осложнения. [1] Пациенты с большим поражением кожи более подвержены поражению внутренних тканей и органов.
Первыми суставными симптомами у пациентов со склеродермией обычно являются неспецифические боли в суставах, которые могут привести к артриту или вызвать дискомфорт в сухожилиях или мышцах. [1] Подвижность суставов, особенно мелких суставов кисти, может быть ограничена кальцинозом или утолщением кожи. [2] У пациентов, у которых заболевание прогрессировало позже, может развиться мышечная слабость или миопатия либо в результате заболевания, либо в результате лечения. [3]
Некоторое нарушение функции легких почти всегда наблюдается у пациентов с диффузной склеродермией при тестировании функции легких; [4] , однако, это не обязательно вызывает симптомы, такие как одышка.У некоторых пациентов может развиться легочная гипертензия или повышение давления в легочных артериях. Это может быть прогрессирующим и приводить к правосторонней сердечной недостаточности. Самым ранним проявлением этого может быть снижение диффузионной способности при тестировании функции легких. Другие легочные осложнения при более поздних стадиях заболевания включают аспирационную пневмонию, легочное кровотечение и пневмоторакс. [1]
Диффузная склеродермия может поражать любой отдел желудочно-кишечного тракта. [5] Наиболее частым проявлением пищевода является рефлюкс-эзофагит, который может осложняться пептическим строганием или доброкачественным сужением пищевода. [6] Первоначально лучше всего лечить ингибиторами протонной помпы для подавления кислотности, [7] , но может потребоваться расширение бужей в случае стриктуры. [5] Склеродермия может снизить моторику в любом месте желудочно-кишечного тракта. [5] Наиболее частым источником нарушения моторики является пищевод и нижний сфинктер пищевода, что приводит к дисфагии и боли в груди.По мере прогрессирования склеродермии поражение пищевода из-за нарушений со сниженной моторикой может ухудшаться из-за прогрессирующего фиброза (рубцевания). Если это не лечить, кислота из желудка может вернуться в пищевод, вызывая эзофагит и ГЭРБ. Дальнейшее рубцевание от кислотного повреждения нижнего отдела пищевода много раз приводит к развитию фиброзного сужения, также известного как стриктура, которую можно лечить дилатацией, и пищевода Барретта. Тонкий кишечник также может быть вовлечен, что приводит к чрезмерному росту бактерий и мальабсорбции желчных солей, жиров, углеводов, белков и витаминов.Ободочная кишка может быть поражена и может вызвать псевдообструкцию или ишемический колит. [1] К более редким осложнениям относятся цистоидный пневматоз кишечника или газовые карманы в стенке кишечника, широкие дивертикулы в толстой кишке и пищеводе и фиброз печени. Пациенты с тяжелым поражением желудочно-кишечного тракта могут сильно истощиться. [6] Склеродермия также может быть связана с эктазией сосудов антрального отдела желудка (GAVE), также известной как арбузный желудок .Это состояние, при котором атипичные кровеносные сосуды обычно радиально-симметрично разрастаются вокруг привратника желудка. GAVE может быть причиной кровотечения из верхних отделов желудочно-кишечного тракта или железодефицитной анемии у пациентов со склеродермией. [6]
Поражение почек при склеродермии считается плохим прогностическим фактором и нередко причиной смерти пациентов со склеродермией. [8] Наиболее важным клиническим осложнением склеродермии с поражением почек является склеродермический почечный криз .Симптомами почечного криза при склеродермии являются злокачественная гипертензия (высокое кровяное давление с признаками острого поражения органов), гиперренинемия (высокий уровень ренина), азотемия (почечная недостаточность с накоплением продуктов жизнедеятельности в крови) и микроангиопатическая гемолитическая анемия (разрушение красных кровяных телец) ). [9] Помимо высокого кровяного давления, показателями могут быть гематурия (кровь в моче) и протеинурия (потеря белка с мочой). [10] В прошлом почечный криз склеродермии почти всегда приводил к летальному исходу. [11] Хотя результаты значительно улучшились при использовании ингибиторов АПФ [12] [13] , прогноз часто сомнительный, так как значительное число пациентов не поддается лечению и у них развивается почечная недостаточность. Приблизительно у 10% всех пациентов со склеродермией в какой-то момент в ходе болезни развивается почечный криз. [14] Пациенты с быстрым поражением кожи имеют самый высокий риск почечных осложнений. [14] Лечения почечного криза склеродермии включают ингибиторы АПФ, которые также используются для профилактики, [14] [13] и трансплантацию почки.Известно, что трансплантированные почки поражаются склеродермией, и пациенты с ранним началом почечной недостаточности (в течение одного года после постановки диагноза склеродермии) имеют самый высокий риск рецидива. [15] ДиагнозДиагноз ставится на основании клинического подозрения, наличия аутоантител (в частности, антицентромерных и анти-scl70 / антител к топоизомеразе), а иногда и биопсии. 90% антител содержат обнаруживаемые антиядерные антитела. Антицентромерные антитела чаще встречаются в ограниченной форме (80-90%), чем в системной форме (10%), а анти-scl70 чаще встречаются в диффузной форме (30-40%) и у афроамериканцев. (кто более подвержен системной форме). [16] В 1980 году Американский колледж ревматологии согласовал диагностические критерии склеродермии. [17] ТипыСуществует три основных формы склеродермии: диффузная, ограниченная ( CREST-синдром ) и морфея / линейная. И диффузная, и ограниченная склеродермия являются системным заболеванием, тогда как линейная / морфея форма локализуется на коже. (Некоторые врачи считают CREST и ограниченную склеродермию одним и тем же, другие рассматривают их как две отдельные формы склеродермии.) Существует также подгруппа системной формы, известная как «системная склеродермия синусоидальная склеродермия», что означает, что обычного поражения кожи нет. Диффузная склеродермияДиффузная склеродермия (прогрессирующий системный склероз) является наиболее тяжелой формой — она имеет быстрое начало, включает более широкое затвердевание кожи, обычно вызывает серьезные повреждения внутренних органов (особенно легких и желудочно-кишечного тракта) и, как правило, более опасна для жизни. Ограниченная склеродермия / синдром CRESTОграниченная форма намного мягче: у нее медленное начало и прогрессирование, уплотнение кожи обычно ограничивается руками и лицом, поражение внутренних органов менее тяжелое, и ожидается гораздо лучший прогноз. В типичных случаях ограниченной склеродермии феномен Рейно может предшествовать склеродермии на несколько лет. Феномен Рейно возникает из-за сужения сосудов мелких артерий на открытых перифериях, особенно рук и ног, на холоде. Классически он характеризуется трехфазным изменением цвета: сначала белый, затем синий и, наконец, красный при нагревании. Склеродермия может ограничиваться пальцами — так называемая склеродактилия. Ограниченную форму часто называют синдромом CREST. [18] «КРЕСТ» — это аббревиатура пяти основных характеристик: CREST — это ограниченная форма, связанная с антителами против центромер и обычно не затрагивающая легкие и почки. Морфея / линейная склеродермияМорфея / линейная склеродермия включает отдельные участки затвердевшей кожи — как правило, внутренние органы отсутствуют. [19] ПричиныНет очевидной очевидной причины склеродермии и системного склероза.Генетическая предрасположенность ограничена: генетическая конкордантность мала; тем не менее, часто существует семейная предрасположенность к аутоиммунным заболеваниям. Полиморфизм в COL1A2 и TGF-β1 может влиять на тяжесть и развитие заболевания. Имеются ограниченные доказательства того, что цитомегаловирус (ЦМВ) является исходным эпитопом иммунной реакции, а органические растворители и другие химические агенты связаны со склеродермией. [16] Одним из предполагаемых механизмов аутоиммунного феномена является наличие микрохимеризма, т.е.е. фетальные клетки, циркулирующие в материнской крови, запускают иммунную реакцию на то, что воспринимается как «чужеродный» материал. [20] [16] У пациентов с хронической почечной недостаточностью может развиться отдельная форма склеродермии и системного склероза. Это заболевание, нефрогенная фиброзирующая дермопатия или нефрогенный системный фиброз, [21] , было связано с воздействием радиоконтраста, содержащего гадолиний. [22] Блеомицин [23] (химиотерапевтический агент) и, возможно, химиотерапия с таксаном [24] могут вызвать склеродермию, а профессиональное воздействие растворителей связано с повышенным риском системного склероза. [25] ПатофизиологияСчитается, что перепроизводство коллагена является результатом аутоиммунной дисфункции, при которой иммунная система начинает атаковать кинетохоры хромосом. Это приведет к генетической неисправности близлежащих генов. Т-клетки накапливаются в коже; Считается, что они секретируют цитокины и другие белки, которые стимулируют отложение коллагена. В частности, стимуляция фибробластов, по-видимому, имеет решающее значение для процесса болезни, и исследования сошлись на потенциальных факторах, которые вызывают этот эффект. [16] Важным игроком в этом процессе является трансформирующий фактор роста (TGFβ). Этот белок, по-видимому, чрезмерно продуцируется, и фибробласт (возможно, в ответ на другие стимулы) также сверхэкспрессирует рецептор этого медиатора. Внутриклеточный путь (состоящий из SMAD2 / SMAD3 , SMAD4 и ингибитор SMAD7 ) отвечает за систему вторичных мессенджеров, которая индуцирует транскрипцию белков и ферментов, ответственных за отложение коллагена. Sp1 — фактор транскрипции, наиболее изученный в этом контексте. Помимо TGFβ, возможную роль играет фактор роста соединительной ткани (CTGF). [16] Повреждение эндотелия — это ранняя аномалия в развитии склеродермии, и это, по-видимому, также связано с накоплением коллагена фибробластами, хотя прямые изменения цитокинов, адгезии тромбоцитов и реакции гиперчувствительности типа II также наблюдались. вовлечены. Было зарегистрировано увеличение эндотелина и уменьшение вазодилатации. [16] Jimenez & Derk [16] описывают три теории о развитии склеродермии:
ТерапияНет лекарства для каждого пациента со склеродермией, хотя есть лечение некоторых симптомов, в том числе лекарства, смягчающие кожу и уменьшающие воспаление. Некоторым пациентам может быть полезно воздействие тепла. [26] Для облегчения симптомов можно использовать ряд НПВП (нестероидные противовоспалительные препараты), например напроксен. При нарушении моторики пищевода (при CREST или системном склерозе) необходимо соблюдать осторожность с НПВП, поскольку они раздражают желудок, и поэтому вместе с ними можно назначать ингибитор протонной помпы (ИПП), такой как омепразол. [ необходима ссылка ] Иммунодепрессанты, такие как микофенолятмофетил (Селлсепт), циклофосфамид или метотрексат, иногда используются для замедления прогрессирования. При пальцевых изъязвлениях и легочной гипертензии может помочь инфузия простациклина (илопроста). Илопрост — препарат, увеличивающий кровоток за счет расслабления артериальной стенки. [27] Хотя трансплантация гемопоэтических стволовых клеток все еще остается экспериментальной (учитывая высокий уровень осложнений), изучается у пациентов с тяжелым системным склерозом; Отмечено улучшение продолжительности жизни и выраженности кожных изменений. [28] ЭпидемиологияСклеродермия поражает примерно 300 000 человек в США. У женщин он встречается в четыре раза чаще, чем у мужчин. Показатели заболеваемости в США оцениваются в 2-20 случаев на миллион в год. Ювенильная склеродермия поражает примерно 7000 детей в США. Наиболее распространенной формой ювенильной склеродермии является локализованная склеродермия — морфея и / или линейная. Защита интересов пациентовСеть ювенильной склеродермии с добровольным персоналом 501 (c) (3) некоммерческая организация, занимающаяся оказанием эмоциональной поддержки и образовательной информацией родителям и их детям, живущим с ювенильной склеродермией; для поддержки педиатрических исследований для определения причины и лечения ювенильной склеродермии; для повышения осведомленности общественности о ювенильной склеродермии. Фонд склеродермии — ведущая организация, занимающаяся повышением осведомленности о заболевании и оказанием помощи пострадавшим. Ее национальный представитель — Джейсон Александер. Боб Сагет также очень активен в пропаганде через Фонд исследований склеродермии. Сестра г-на Сагета умерла от болезни. Телевизионный фильм ABC «Ради надежды» 1996 года с Даной Делани в главной роли и режиссером Бобом Сагетом изображал молодую женщину, смертельно пораженную склеродермией, и был основан на опыте сестры Сагет Гэй. a b c d e 32 32 Хименес С. |



 Ксантинол никотинат (Теоникол, Компламин) — является сочетанием теофиллина и никотиновой кислоты, расширяет периферические сосуды, улучшает мозговое кровообращение, уменьшает агрегацию тромбоцитов. Важно знать, что ксантинол никотинат не рекомендуется назначать в первом триместре беременности, при язве желудка; его также нельзя сочетать с гипотензивными средствами. Также препаратами выбора являются Трентал, Милдронат. При выборе лечебного препарата не следует забывать о фитопрепаратах, улучшающих микроциркуляцию.
Ксантинол никотинат (Теоникол, Компламин) — является сочетанием теофиллина и никотиновой кислоты, расширяет периферические сосуды, улучшает мозговое кровообращение, уменьшает агрегацию тромбоцитов. Важно знать, что ксантинол никотинат не рекомендуется назначать в первом триместре беременности, при язве желудка; его также нельзя сочетать с гипотензивными средствами. Также препаратами выбора являются Трентал, Милдронат. При выборе лечебного препарата не следует забывать о фитопрепаратах, улучшающих микроциркуляцию. 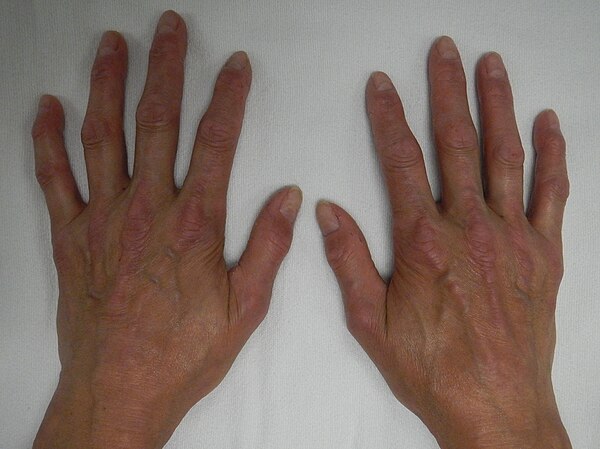 Также из фитопрепаратов рекомендуется Пиаскледин, Эскузан, Берберин по 1 таб. 3 раза в день в течение 1–2 мес.
Также из фитопрепаратов рекомендуется Пиаскледин, Эскузан, Берберин по 1 таб. 3 раза в день в течение 1–2 мес.
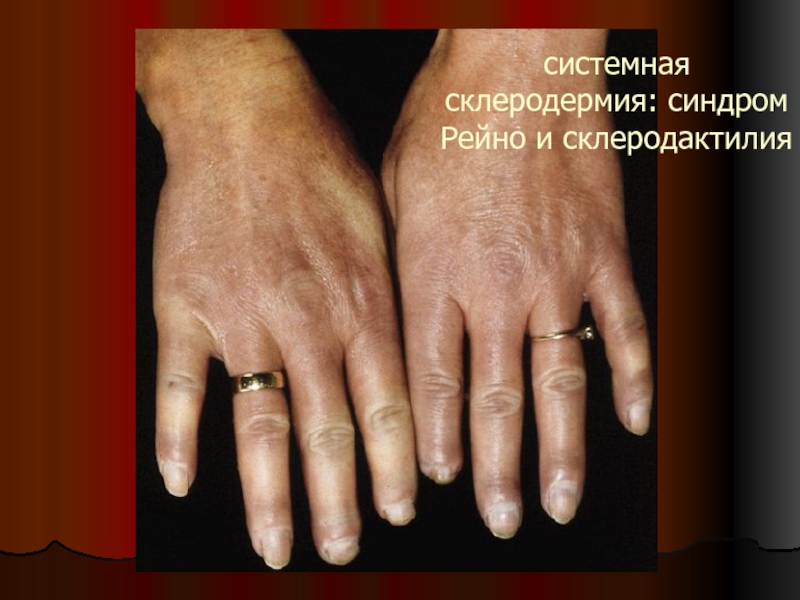

 Для повышения двигательной активности используют натриевые ванны, массаж, а также лечебную физкультуру.
Для повышения двигательной активности используют натриевые ванны, массаж, а также лечебную физкультуру.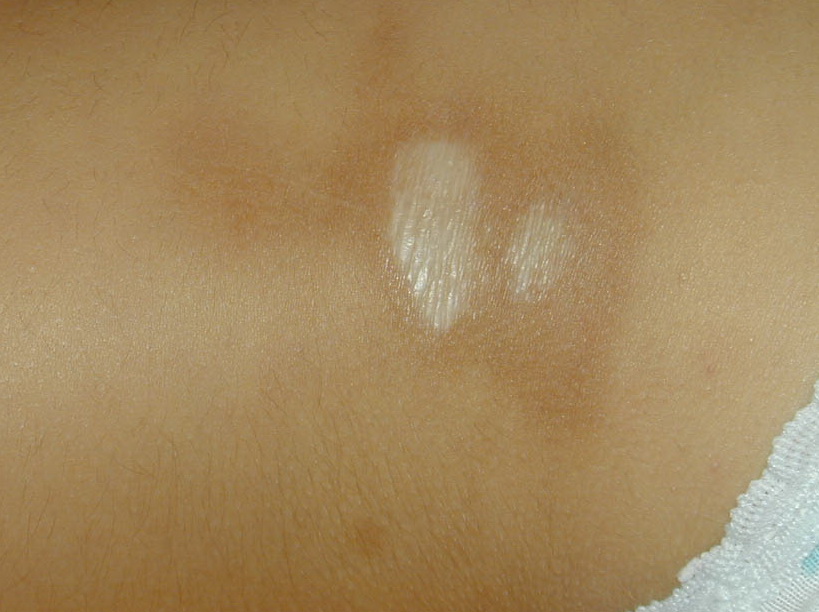 Поражается сначала лицо и конечности, затем кожа туловища. Впоследствии патологический процесс все сильнее захватывает органы человека, что может привести к летальному исходу;
Поражается сначала лицо и конечности, затем кожа туловища. Впоследствии патологический процесс все сильнее захватывает органы человека, что может привести к летальному исходу;
 Затем процедить, остудить и поставить мазь в холодильник. Наносить на поражения 2-3 раза в день в течение 2-3 месяцев;
Затем процедить, остудить и поставить мазь в холодильник. Наносить на поражения 2-3 раза в день в течение 2-3 месяцев;