Кровоснабжение сетчатки:
Кровоснабжение
сетчатки осуществляется двумя системами
кровеносных сосудов:
1)
Хориокапиллярным слоем сосудистой
оболочки, образованным из мелких ветвей
задних коротких цилиарных артерий —
кровоснабжают наружные слои сетчатки,
область желтого пятна, хориоидею до
экватора,. Ход этих артерий в склере
короткий и прямой.
2)
Центральной артерией сетчатки, которая
отходит от глазничной артерии на
расстоянии 10-15 мм от глазного яблока и
проникает вместе с одноименной веной
в зрительный нерв на расстоянии 7-10 мм
от заднего полюса. Г. А. Зарубей (1965)
установил, что центральная артерия
сетчатки является первой ветвью
глазничной артерии в 20,7%, второй по
порядку ветвью – в 68,8%; она отделяется
от одного и того же места с задней
короткой цилиарной артерией как третья
ветвь в 9,4%. Она входит в нерв под прямым
углом и дает два вида артериальных
ветвей. Одни из них, с большим диаметром,
Одни из них, с большим диаметром,
делятся на коротком расстоянии 5-7 раз
и образуют густую сосудистую сеть,
достигающей середины нерва. Вторые,
меньшего диаметра, также дихотомически
делятся и образуют сосудистую сеть, но
не достигают аксиальных отделов. S.
Hayreh (1963) выделяет три группы ветвей
центральной артерии сетчатки:
интраорбитальные, внутриоболочечные,
интраневральные.
Основной
ствол ЦАС не имеет прямолинейного хода,
и одет на всем протяжении соединительно-тканной
оболочкой, которая предохраняет волокна
зрительного нерва от действия пульсовой
волны центральной артерии сетчатки.
Диаметр
ЦАС колеблется от 0,28 до 0,9 мм. На диске
зрительного нерва центральная артерия
сетчатки делится на верхнюю и нижнюю
ветвь, каждая из которых, в свою очередь,
делится на височную и носовую веточки.
Центральная артерия сетчатки является
основным сосудом, обеспечивающим питание
мозгового слоя сетчатки (внутренние
шесть слоев). Это истинная артерия с
развитым мышечным слоем и внутренней
эластической мембраной. Однако после
Однако после
прохождения решетчатой пластинки ее
гистологическая структура меняется:
внутренняя эластическая мембрана
редуцируется в тонкий слой и полностью
исчезает после 1-ой или 2-ой бифуркации.
По этой причине все ветви ЦАС следует
считать артериолами. Калибр артериол
и венул первого порядка составляет 100
и 150 мкм соответственно, второго порядка
– 40 и 50 мкм, третьего порядка – в пределах
20 мкм. Сосуды, имеющие калибр менее 20
мкм при офтальмоскопии не видны. ЦАС
является артерией концевого типа, т.е.
не имеет развитых анастомозов с другими
сосудистыми системами. В некоторых
случаях (49,5%) от артериального круга
Цинна‑Галлера отходит цилиоретинальная
артерия, выходит обычно на диск зрительного
нерва вблизи его темпорального края,
затем переходит на сетчатку и снабжает
кровью небольшую область между диском
и желтым пятном, являющаяся веточкой
одной из задних коротких цилиарных
артерий (Justice J., Lehmann R. P., 1976). Ретинальные
сосуды формируют четыре сосудистые
зоны, обеспечивающие циркуляцию крови
в 4-х квадрантах сетчатки. Основные ветви
Основные ветви
ЦАС проходят от ДЗН к периферии на уровне
слоя нервных волокон. Здесь сосуды
дихотомически делятся, вплоть до
прекапиллярных артериол и капилляров,
которые разветвляются в сетчатке до ее
наружного плексиформного слоя. Ветви
ЦВС, сопутствующие артериям, собирают
кровь от посткапиллярных венул. Диаметр
ретинальных вен составляет в среднем
135 мкм (Котова Э. С., 1962).
Из
верхних и нижних темпоральных сосудов,
огибающих макулярную область, и сосудов
ДЗН тонкие сосудистые стволики
направляются к области желтого пятна,
где и заканчиваются на границе макулярной
зоны. Фовеолярная область, диаметр
которой составляет примерно 0,4 мм,
остается аваскулярной (Amalric P., 1983). Эта
область снабжается кровью из
хориокапиллярного слоя хориоидеи
(Ducournau D., 1980).
Аваскулярные
зоны имеются и на периферии сетчатки
по краю плоской части цилиарного тела,
так как ретинальные капилляры заканчиваются
не доходя до зубчатой линии (Zenker H. J.,
1985).
В
сетчатке имеется два сосудистых
капиллярных сплетения:
1)
поверхностное – находится в слое нервных
волокон на уровне ретинальных артериол
и венул, более выражено в темпоральной
половине сетчатки,
2)
глубокое – находится между внутренним
ядерным и наружным плексиформным слоями.
Имеет большую плотность, чем поверхностное
сплетение.
Каждая
капиллярная сеть состоит из истинных
капилляров, без преобладания артериальной
или венозной циркуляции. Сплетения
связаны между собой интеркоммуникантными
капиллярами. К периферии глубокая
капиллярная сеть постепенно исчезает,
что ухудшает условия питания сетчатки
на периферии. Особенностью капиллярного
кровоснабжения сетчатки является то,
что капилляры образуются из крупных
артериол путем дихотомического деления,
что обеспечивает высокое внутрисосудистое
давление во всем капиллярном русле
сетчатой оболочки.
Кроме
указанных капиллярных сетей, в окружности
диска зрительного нерва расположен еще
один слой капилляров – перипапиллярные
капилляры (Ueho H. , 1976). Они распространяются
, 1976). Они распространяются
в радиальном направлении от диска
зрительного нерва в области заднего
полюса глаза.
Капилляры
сетчатки представлены одним слоем
эндотелия и не имеют никаких других
оболочек. Они по структуре аналогичны
капиллярам центральной нервной системы.
Эндотелий их не фенестрирован и клетки
тесно прилежат друг к другу, что,
по-видимому, связано с барьерной функцией
капилляров (Raviola G., Butler J. M., 1984).
Кровоснабжение глаз
Нормальная работа глаза требует постоянного и достаточного кровоснабжения. С кровотоком сюда приносятся питательные вещества и кислород, необходимые для работы клеток, в особенности, для нервной ткани, из которой и состоит сетчатка глаза.
Любые нарушения кровообращения глазных яблок немедленно ведут к нарушению их функционирования, поэтому глаза снабжены богатой, разветвленной сетью кровеносных сосудов, которые обеспечивают работу и питание всех его тканей.
Поступление крови к глазному яблоку осуществляется основной магистралью внутренней сонной артерии, которой является глазная артерия, питающая глаз и вспомогательный его аппарат. Питание тканей непосредственно обеспечивает сеть капиллярных сосудов. При этом наибольшая значимость отводится сосудам, питающим сетчатку глаза совместно со зрительным нервом: центральной артерии сетчатки и задним коротким цилиарным артериям. Нарушение в них кровотока может привести к снижению зрения, вплоть до абсолютной слепоты.
Питание тканей непосредственно обеспечивает сеть капиллярных сосудов. При этом наибольшая значимость отводится сосудам, питающим сетчатку глаза совместно со зрительным нервом: центральной артерии сетчатки и задним коротким цилиарным артериям. Нарушение в них кровотока может привести к снижению зрения, вплоть до абсолютной слепоты.
Глазная венозная сеть полностью повторяет строение артерий. Особенность глазных вен — отсутствие в них клапанов, которые ограничивают обратный ток крови и соединения венозной сети лица, вен глазницы, и далее, головного мозга. Соответственно, гнойные воспалительные процессы, возникшие на лице, могут по венозному кровотоку распространяться в направлении головного мозга, что потенциально опасно для жизни.
Артериальная система глаза. Строение
Главная роль в кровоснабжении глаза отводится одной из основных магистралей внутренней сонной артерии, которой является глазная артерия. В глазницу она попадает со зрительным нервом сквозь его канал.
Внутрь глазницы от нее идут несколько основных ветвей: слезная артерия, центральная артерия сетчатки, задние короткие и длинные цилиарные артерии, надглазничная артерия, мышечные артерии, задние и передние решетчатые артерии, надблоковая артерия, внутренние артерии век, артерия спинки носа.
Задача центральной артерии сетчатки – участие в питании зрительного нерва, посредством небольшой веточки, которую она отдает в центральную артерию зрительного нерва. Проходя внутри зрительного нерва, артерия пронизывает его диск и выходит на глазное дно. Здесь она разделяется на ветви и образует густую сеть сосудов, которые питают четыре внутренних слоя сетчатой оболочки, а также внутриглазную часть самого зрительного нерва.
Иногда на глазном дне можно определить дополнительный кровеносный сосуд, который питает макулярную область. Это цилиоретинальная артерия — ответвление задней короткой цилиарной артерии. В случае нарушения кровотока центральной артерии сетчатки это ответвление способно продолжать питать макулярную зону, без снижения центрального зрения.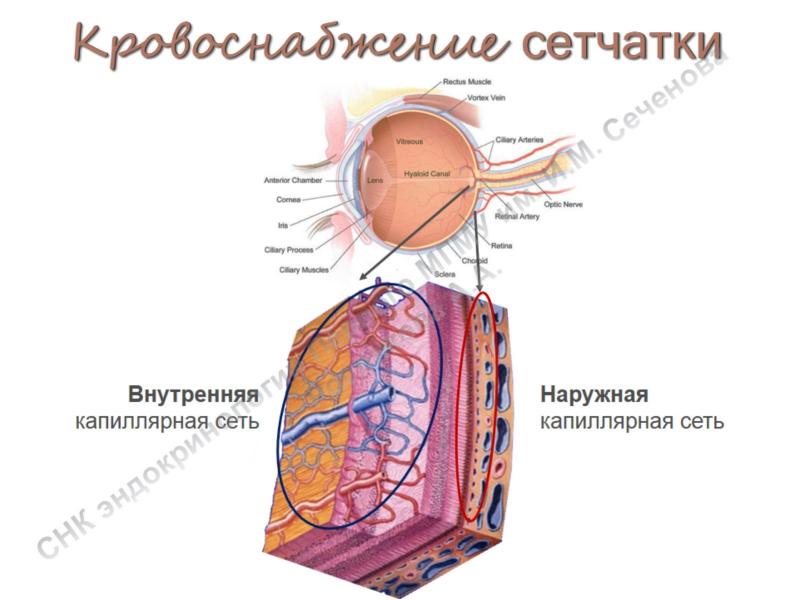
Задние короткие цилиарные артерий также имеют ветви, отходящие от глазной артерии. Их количество колеблется от 6 до 12, все они пролегают в склере, окружающей зрительный нерв, образуя артериальный круг, который участвует в кровоснабжении части зрительного нерва уже после выхода его из глаза. Кроме того, они обеспечивают кровоток в сосудистой оболочке глаза. Что касается задних коротких цилиарных артерий, то они не имеют связи с цилиарным телом и радужной оболочкой, за счет чего процессы воспаления в переднем либо заднем отрезке глаза протекают относительно изолированно.
От глазной артерии отходят две ветви, это задние длинные цилиарные артерии. Они проходят сквозь склеру сбоку от зрительного нерва, минуют околососудистое пространство и достигают цилиарного тела. В этом месте они вливаются в передние ресничные артерии – ветви мышечных артерий, с частичным присоединением задних коротких цилиарных артерий, чтобы образовать большой артериальный круг оболочки радужки. Круг локализуется у корня радужки и направляет свои ветви к зрачку. Зрачковый и ресничный пояски радужки в месте стыка, формируют малый артериальный круг. Эти два артериальные круга (большой и малый) осуществляют кровоснабжение цилиарного тела и радужки.
Зрачковый и ресничный пояски радужки в месте стыка, формируют малый артериальный круг. Эти два артериальные круга (большой и малый) осуществляют кровоснабжение цилиарного тела и радужки.
Мышечные артерии снабжают кровью все мышцы глаза, вместе с тем, артерии всех прямых мышц имеют веточки, так называемые, передние цилиарные артерии. Они в свою очередь, делясь, образуют сети сосудов в области лимба, где присоединяются к задним длинным цилиарным артериям.
С внутренней стороны кожи к векам подходят их внутренние артерии, что бы затем распространиться уже и по поверхности век. Здесь они присоединяться к наружным артериям век, образуя веточки слезных артерий. Результатом слияния являются нижняя и верхняя артериальные дуги век, которые обеспечивают их кровоснабжение.
От артерий к задней поверхности век отходит несколько веточек для кровоснабжения конъюнктивы – это задние конъюнктивальные артерии. У сводов конъюнктивы к ним присоединяются передние конъюнктивальные артерии посредством ветвей передних цилиарных артерий, которые заняты в питании конъюнктивы глаза.
Слезная артерия занята кровоснабжением находящихся рядом слезной железы, а также наружной и верхней прямой мышцы, кроме того она принимает участие в питании век. Через надглазничную вырезку в лобной кости выходит надглазничная артерия, неся кровь в область верхнего века совместно с надблоковой артерией.
Решетчатые артерии (передние и задние) заняты в процессе питания слизистой оболочки носа, а также решетчатого лабиринта.
Кровоснабжение глаза создают и иные сосуды: подглазничная артерия, являющаяся ответвлением верхнечелюстной артерии (принимает участие в снабжении нижнего века, а также прямой и косой нижних мышц, слезной железы и слезного мешка), кроме того, существует и лицевая артерия, отдающая угловую артерию, которая питает внутреннюю область век.
Венозная система глаза. Строение
Оттоком крови от тканей глаза занята система вен. Центральной веной сетчатки обеспечивается отток крови от структур, запитанных соответствующей артерией, затем она впадает в пещеристый синус либо в верхнюю глазную вену.
Вортикозные вены обеспечивают отвод крови от сосудистой оболочки органа зрения. Четыре вортикозные вены заняты на соответствующем отрезке глаза, две верхние вены далее соединяются с верхней глазной веной, а две нижние – с нижней.
Затем венозный отток от органов вспоможения глазницы и глаза, по сути своей, повторяет артериальное кровоснабжение, правда, происходит все в обратном порядке. Основная часть вен отходит к верхней глазной вене, покидающей глазницу сквозь верхнюю глазничную щель, гораздо меньшая часть отходит к нижней глазной вене, чаще имеющей две ветви. Одна ветвь присоединяется к верхней глазной вене, а вторая уходит сквозь нижнюю глазничную щель.
Отсутствие в венах клапанов и свободная связь между системами вен лица, глаза, а также головного мозга, является особенностью венозной системы глаза. При этом венозный отток возможен и в направлении лица, и в направлении головного мозга, что создает потенциально опасные для жизни ситуации в случаях гнойных воспалительных процессов.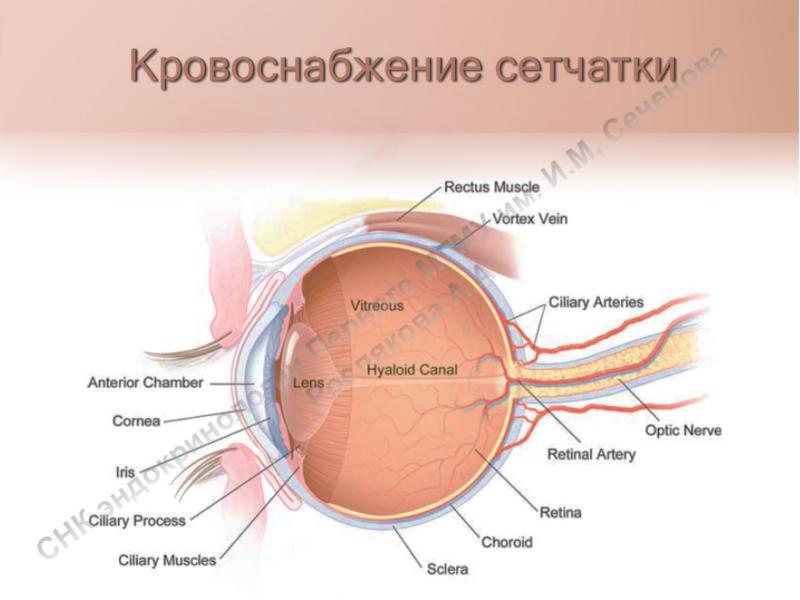
Методика диагностики патологий сосудов глаз
- Офтальмоскопия– инспекция и оценка состояния сосудов на глазном дне.
- Флуоресцентная ангиография– исследование хориоидеии сосудов сетчатки глаза, с помощью контрастного вещества.
- Ультразвуковая допплерография – исследование объема крови в сосудах.
- Реография – оценка оттока и притока крови за единицу времени.
Симптоматика заболеваний сосудов глаз
- Нарушение кровотока центральной артерии сетчатки либо ее ветвей.
- Образование тромбов в центральной вене сетчатки и ее ветвях.
- Задняя ишемическая нейропатия.
- Передняя ишемическая нейропатия.
- Папиллопатия.
- Глазной ишемический синдром.
При нарушениях кровотока, отеке и кровоизлияниях в зоне макулы, а также нарушениях кровотока сосудов зрительного нерва возникает снижение зрения.
Если изменения, возникшие в сетчатке, не затрагивают зону макулы, то нарушается только периферическое зрение.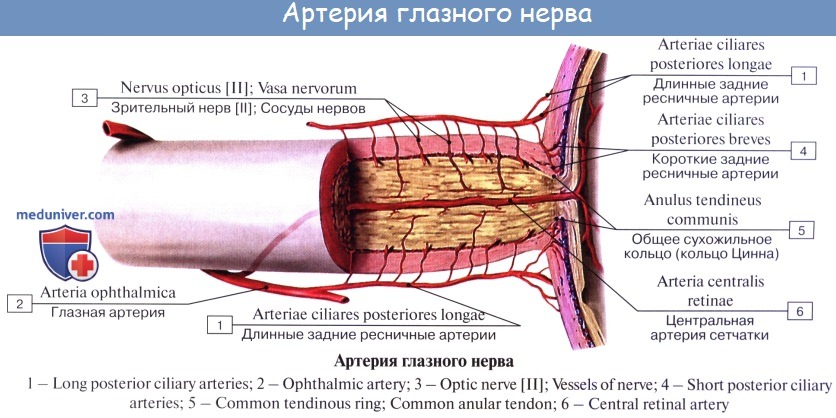
строение, функции, заболевания и лечение
Для правильной работы наших глаз необходимо постоянное кровоснабжение. В крови находятся кислород и питательные вещества, которые нужны всем клеткам организма и главным образом нервным тканям, а значит, и сетчатке глаза. В глазном яблоке располагается богатая сеть кровеносных сосудов, и любое ее нарушение может привести к снижению зрения.
Строение и функции сосудистой системы глаза
За существенную часть кровотока в глазном яблоке отвечает глазная артерия — основная ветвь внутренней сонной артерии, которая питает органы зрения. Питание тканей обеспечивает сеть капилляров. Наиболее важные из них те сосуды, которые несут кровь к сетчатке глаза, а также к зрительному нерву — центральная артерия сетчатки и задние короткие цилиарные артерии. При нарушении кровотока в данных сосудах возможно серьезное снижение зрения и даже слепота.
Из клеток в кровоток попадают, в том числе и вредные продукты, но они выводятся венами.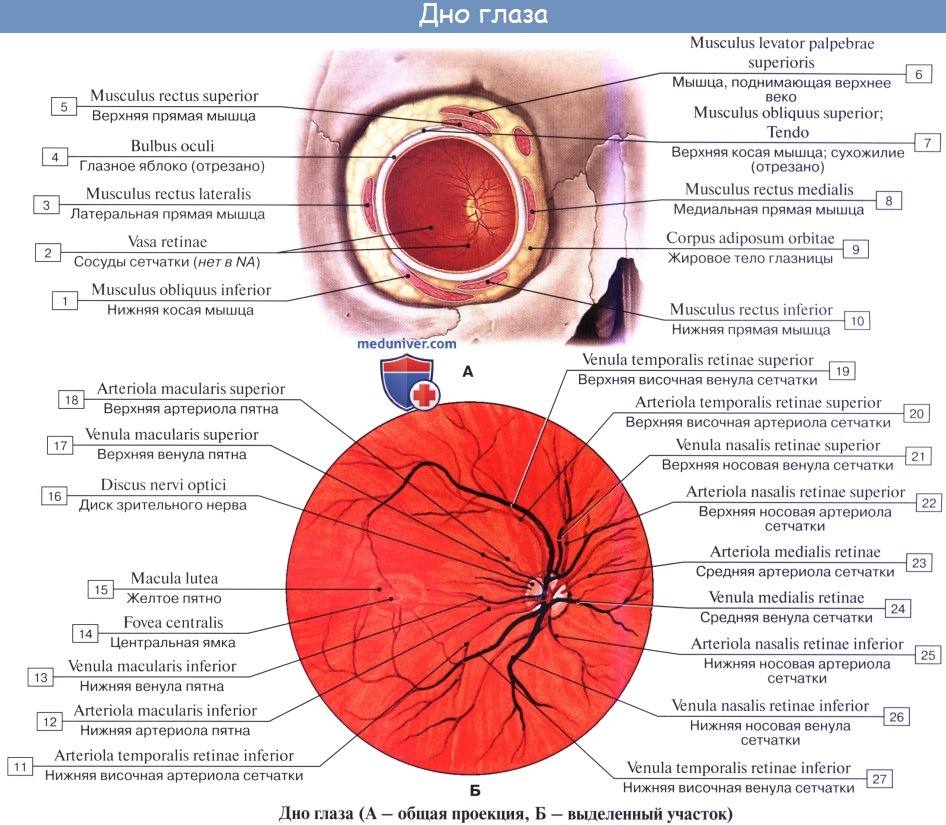 Сеть вен аналогична строению артерий. Единственная особенность — отсутствие в них клапанов для ограничения обратного тока крови. Вены глазницы связаны с венозной сетью лица и головного мозга.
Сеть вен аналогична строению артерий. Единственная особенность — отсутствие в них клапанов для ограничения обратного тока крови. Вены глазницы связаны с венозной сетью лица и головного мозга.
Артериальная система глаза
Глазная артерия играет важнейшую роль в кровоснабжении глаза. Она проникает в глазницу вместе со зрительным нервом через канал зрительного нерва.
Основная функция артерии сетчатки — питание части зрительного нерва и сетчатки. Для этого от нее отделена специальная «веточка» — центральная артерия зрительного нерва, которая проходит внутри нерва и выходит сквозь диск зрительного нерва на глазное дно. Здесь она в свою очередь делится на отдельные ветви и образует густую сеть капилляров, питающих внутренние слои сетчатки и внутреннюю часть зрительного нерва.
Мышечные артерии обеспечивают кровоснабжение всех мышц глаза. А также от артерий прямых мышц отходят передние цилиарные артерии, которые также делятся, соединяются с задними длинными цилиарными артериями и образуют сосудистые сети в области лимба.
Внутренние артерии век примыкают к коже с внутренней стороны и распространяются по поверхности век. Здесь они соединяются с наружными артериями век — «веточками» слезной артерии. Так образуются верхняя и нижняя артериальные дуги век, которые обеспечивают их кровоснабжение. Эти артерии снабжают кровью конъюнктиву.
В кровоснабжении глаза также принимают участие и другие сосуды:
- Подглазничная артерия, которая питает нижнее веко, а также нижнюю прямую и косую мышцы; слезную железу и слезный мешок
- Лицевая артерия, питающая внутреннюю область век.
Строение венозной системы глаза
Система вен обеспечивает отток крови от тканей.
Центральная вена сетчатки впадает в верхнюю глазную вену или в пещеристый синус (часть оболочки головного мозга).
Вортикозные вены отводят кровь от сосудистой оболочки глаза.
В целом, по своей сути венозный отток от вспомогательных органов глазницы и глаза напоминает артериальное кровоснабжение в обратном порядке.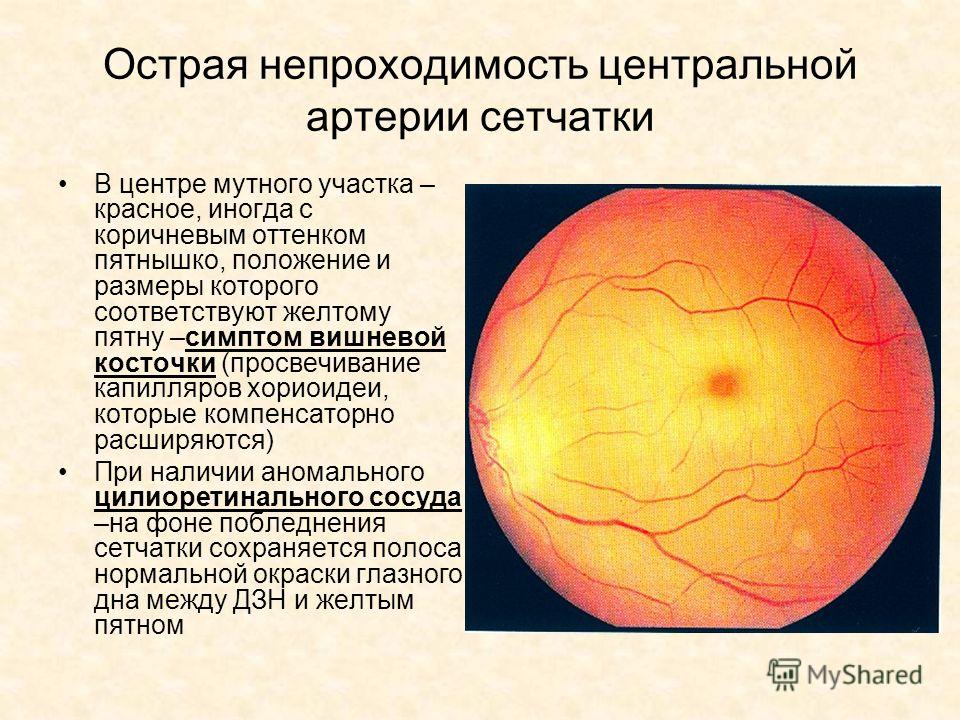
Особенность венозного оттока — отсутствие клапанов в венах и довольно свободная связь между венозными системами лица, глаза, а также головного мозга. Благодаря этому венозный отток возможен в сторону вен лица, а также в сторону головного мозга. Поэтому гнойные воспаления глаза потенциально опасны для жизни!
Симптоматика заболеваний сосудистой системы глаза
При нарушениях кровотока, кровоизлияниях в макулярной зоне сетчатки и отеках у Пациента резко снижается зрение и может нарушиться периферическое (боковое) зрение.
Выделяют различные симптомы заболеваний сосудов глаза:
- Нарушение оттока крови в ветвях или в центральной артерии сетчатки
- Тромбоз центральной вены сетчатки или ветвей
- Отек диска зрительного нерва и другие.
Диагностика и лечение заболеваний сосудистой системы глаза
Для обследования сосудистой системы органов зрения используют офтальмоскопию.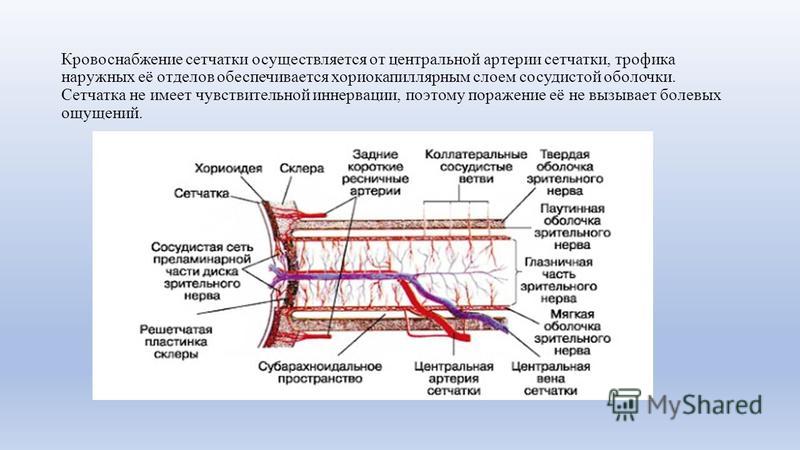 Лечение в каждом случае подбирается индивидуально.
Лечение в каждом случае подбирается индивидуально.
При любых изменениях остроты зрения советуем сразу же обратиться к врачу-офтальмологу. В Глазной клинике доктора Беликовой работают только опытные врачи, и используется самая современная аппаратура. Приходите, и мы поможем восстановить и улучшить ваше зрение.
Квалификационные тесты по офтальмологии (2019 год) с ответами
содержание ..
1
2 ..
1 АНАТОМИЯ И ГИСТОЛОГИЯ ОРГАНА ЗРЕНИЯ
правильный ответ — 9 баллов
Вопрос
1 Самой тонкой стенкой орбиты является:
Варианты ответов
наружная стенка
верхняя стенка
внутренняя стенка (+)
нижняя стенка
верхняя и внутренняя
2 Канал зрительного нерва служит для прохождения: Варианты ответов
зрительного нерва (+)
отводящего нерва
глазодвигательный нерв
центральной вены сетчатки
лобной артерии
3 Слезный мешок расположен: Варианты ответов
внутри глазницы
вне глазницы
частично внутри и частично вне глазницы (+)
в гайморовой полости
в средней черепной ямке
4 При ранах век регенерация тканей: Варианты ответов
высокая
низкая
существенно не отличается от регенерации тканей других
областей лица
ниже, чем других областей лица
выше чем других областей лица (+)
5 К слезопродуцирующим органам относятся: Варианты ответов
слезная железа и добавочные слезные железки (+)
слезные точки
слезные канальцы
носослезный канал
6 Носослезный канал открывается в: Варианты ответов
нижний носовой ход (+)
средний носовой ход
верхний носовой ход
в гайморову пазуху
в основную пазуху
7 Наибольшую толщину склера имеет в зоне: Варианты ответов
лимба (+)
экватора
диска зрительного нерва
под сухожилием прямых мышц
под сухожилием косых мышц
8 Роговая оболочка состоит из: Варианты ответов
двух слоев
трех слоев
четырех слоев
пяти слоев (+)
шести слоев
9 Слои роговицы располагаются: Варианты ответов
параллельно поверхности роговицы (+)
хаотично
концентрично
в косом направлении
10 Питание роговицы осуществляется за счет: Варианты ответов
краевой петлистой сосудистой сети (+)
центральной артерии сетчатки
слезной артерии
передними цилиарными артериями
надблоковой артерии
11 Диск зрительного нерва располагается: Варианты ответов
в центре глазного дна (+)
в носовой половине глазного дна
в височной половине глазного дна
в верхней половине глазного дна
за пределами глазного дна
12 Функциональным центром сетчатки является: Варианты ответов
диск зрительного нерва
центральная ямка (+)
зона зубчатой линии
сосудистый пучок
юкстапапиллярная зона
13 Зрительный нерв выходит из орбиты через: Варианты ответов
верхнюю глазничную щель
foramen оpticum (+)
нижнюю глазничную щель
круглое отверстие
верхнечелюстную пазуху
14 Сосудистый тракт выполняет: Варианты ответов
трофическую функцию (+)
функцию преломления света
функцию восприятия света
защитную функцию
опорную функцию
15 Сетчатка выполняет функцию: Варианты ответов
преломления света
трофическую
восприятия света (+)
защитную функцию
опорную функцию
16 Внутриглазную жидкость вырабатывает в основном: Варианты ответов
радужка
хориоидея
хрусталик
цилиарное тело (+)
роговица
17 Тенонова капсула отделяет: Варианты ответов
сосудистую оболочку от склеры
сетчатку от стекловидного тела
глазное яблоко от клетчатки орбиты (+)
правильного ответа нет
роговицу от склеры
18 Боуменова мембрана находится между: Варианты ответов
эпителием роговицы и стромой (+)
стромой и десцеметовой оболочкой
десцеметовой оболочкой и эндотелием
слоями сетчатки
19 Хориоидея питает: Варианты ответов
наружные слои сетчатки (+)
внутренние слои сетчатки
всю сетчатку
зрительный нерв
склеру
20 Двигательный аппарат глаза состоит из . ……… мышц: Варианты ответов
……… мышц: Варианты ответов
четырех
пяти
шести (+)
восьми
десяти
21 «Мышечная воронка» берет свое начало от:
Варианты ответов
круглого отверстия (+)
зрительного отверстия
верхней глазничной щели
нижней глазничной щели
внутренней стенки глазницы
22 Артериальный круг Галлера образован: Варианты ответов
длинными задними цилиарными артериями
короткими задними цилиарными артериями (+)
решетчатыми артериями
мышечными артериями
всем перечисленным
23 Центральная артерия сетчатки питает: Варианты ответов
хориоидею
внутренние слои сетчатки (+)
наружные слои сетчатки
стекловидное тело
склеру
24 Глазничный нерв является: Варианты ответов
чувствительным нервом (+)
двигательным нервом
смешенным нервом
парасимпатическим нервом
симпатическим нервом
В области хиазмы перекрещивается …. .. % волокон зрительных нервов: Варианты ответов
.. % волокон зрительных нервов: Варианты ответов
1 25%
2 50% (балл -0)
3 75% (балл -9)
4 100%
5 10%
Развитие глаза начинается на: Варианты ответов
1-2-ой неделе внутриутробной жизни (+)
3-ей неделе -»-
4-ой неделе -»-
5-ой неделе -»-
10-ой неделе -»-
27 Сосудистая оболочка образуется: Варианты ответов
мезодермы (+)
эктодермы
смешанной природы
нейроэктодермы
энтодермы
28 Сетчатка образуется из:
Варианты ответов
эктодермы
нейроэктодермы (+)
мезодермы
энтодермы
смешанной природы
29 Через верхнюю глазничную щель проходит:
глазничный нерв
глазодвигательные нервы
основной венозный коллектор
отводящий нерв
блоковый нерв
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5 (+)
30 Веки являются:
придаточной частью органа зрения
вершиной орбиты
защитным аппаратом органа зрения
боковой стенкой орбиты
не
относятся к органу зрения
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3 (+)
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5
31 Ветвями глазничной артерии являются:
центральная артерия сетчатки
слезная артерия
надглазничная артерия
лобная артерия
надблоковая артерия
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5 (+)
32 Отток крови из век направляется:
в сторону вен глазницы
в сторону лицевых вен
в оба направления
в сторону верхней челюсти
в
сторону кавернозного синуса
Варианты ответов
если правильны ответы 1,2 и 3 (+)
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5
33 Перикорнеальная инъекция свидетельствует о:
конъюнктивите
повышенном внутриглазном давлении
воспалении сосудистого тракта
поражении слезопродуцирующих органов
внутриглазном инородном теле
Варианты ответов
если правильны ответы 1,2 и 3 (+)
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5
34 Иннервация слезной железы осуществляется:
парасимпатической нервной системой
симпатической нервной системой
по смешанному типу
лицевым и тройничным нервами
отводящим нервом
Варианты ответов
если правильны ответы 1,2 и 3 (балл -0)
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4 (+)
если правильны ответы 1,2,3,4 и 5
35 Отток жидкости из передней камеры осуществляется через:
область зрачка
капсулу хрусталика
цинновы связки
зону трабекулы
зону радужки
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4 (+)
если правильны ответы 1,2,3,4 и 5
36 Положение зубчатой линии соответствует:
зоне проекции лимба
месту прикрепления сухожилий прямых мышц
зоне проекции трабекулы
за зоной
проекции цилиарного тела
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4 (+)
если правильны ответы 1,2,3,4 и 5
37 Хориоидея состоит из слоя:
мелких сосудов
средних сосудов
крупных сосудов
нервных волокон
Варианты ответов
если правильны ответы 1,2 и 3 (+)
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5
38 Зрительный нерв имеет оболочки:
мягкую оболочку
паутинную оболочку
внутреннюю эластичную
твердую оболочку
Варианты ответов
если правильны ответы 1,2 и 4 (+)
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5
39 Влага передней камеры служит для
питания роговицы и хрусталика
выведения отработанных продуктов обмена
поддержания нормального офтальмотонуса
преломления света
питания стекловидного тела
ВЫБЕРИТЕ ПРАВИЛЬНЫЙ ОТВЕТ ПО СХЕМЕ
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5 (+)
40 В пределах «мышечной воронки» находится:
зрительный нерв
глазничная артерия
глазодвигательный нерв
отводящий нерв
блоковый нерв
Варианты ответов
если правильны ответы 1,2 и 3 (балл -0)
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5 (+)
41 Стекловидное тело выполняет все функции.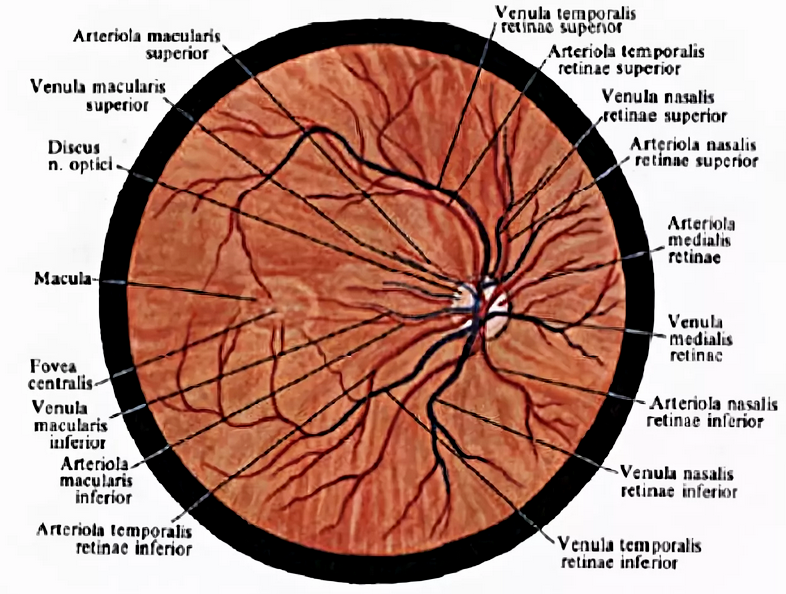
трофическую функцию
«буферную» функцию
светопроводящую функцию
опорную функцию
поддержания офтальмотонуса
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5 (+)
42 Ткани глазницы получают питание из источников:
решетчатых артерий
слезной артерии
глазничной артерии
центральной артерии сетчатки
средней
мозговой артерии
Варианты ответов
если правильны ответы 1,2 и 3 (+)
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5
43 Кровоснабжение глазного яблока осуществляется сосудами:
глазничной артерией
центральной артерией сетчатки
задними короткими цилиарными артериями
передними цилиарными артериями
задними
длинными цилиарными артериями
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5 (+)
44 Короткие задние цилиарные артерии питают:
роговицу
радужку
склеру
наружные слои сетчатки
внутренние слои сетчатки
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4 (+)
если правильны ответы 1,2,3,4 и 5
45 Кровоснабжение цилиарного тела и радужки осуществляется:
длинными задними цилиарными артериями
короткими задними цилиарными артериями
передними цилиарными артериями
решетчатыми артериями
медиальными артериями век
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3 (+)
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5
46 Отток крови от тканей глазницы осуществляется через:
верхнюю глазничную вену
нижнюю глазничную вену
центральную вену сетчатки
верхне-темпоральную ветвь центральной вены сетчатки
нижне-темпоральную ветвь центральной вены сетчатки
Варианты ответов
если правильны ответы 1,2 и 3
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5 (+)
47 Двигательную иннервацию экстраокулярных мышц осуществляют структуры:
глазодвигательного нерва
отводящего нерва
блокового нерва
тройничного нерва
тройничного узла
Варианты ответов
если правильны ответы 1,2 и 3 (+)
если правильны ответы 1 и 3
если правильны ответы 2 и 4
если правильный ответ 4
если правильны ответы 1,2,3,4 и 5
содержание .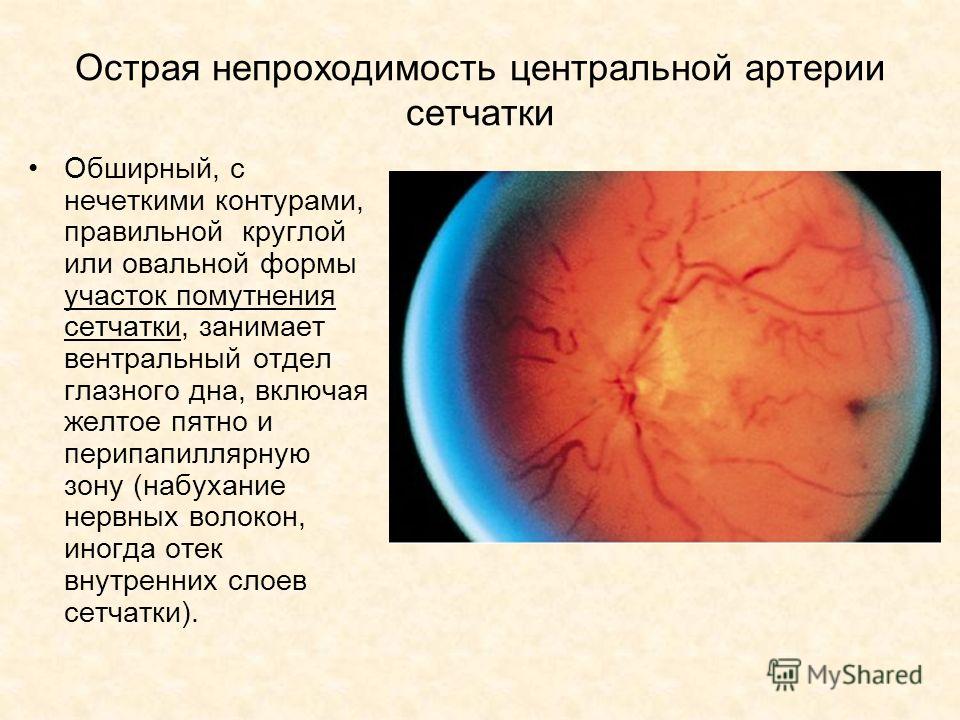 .
.
1
2 ..
Optic Nerve Transection: A Model of Adult Neuron Apoptosis in the Central Nervous System
1. Хирургическая техника
- Эксперименты должны проводиться с использованием асептических условиях и после использования животных протоколов вашего конкретного учреждения. Инструменты и материалы (растворы, испытание веществ, трейсеры, иглы и т.д.) вступления в контакт с живой ткани должны быть стерильными, чтобы предотвратить инфекцию и негативного воздействия на животных и потенциального негативного воздействия на исследование.
2. Анестезия
- Крысы будут наркозом использованием ветеринарных изофлуран системы испарителем. Использование медицинского кислорода класса со скоростью 0,8 л / мин для испарения изофлуран газа. Место животных в приложенном поле анестезии и набрать в изофлуран концентрации 4% до дыхание замедлилось, и животное степенный.
- Затем переключатель потока газа в привязанности противогаз для стереотаксической рамы и место животного в стереотаксического аппарата.
 Включите изофлуран концентрации до 2% и мониторинг анестезии. Большие животные (> 300), может потребоваться более высокая концентрация изофлуран. Анестезия должна контролироваться во время операции и изофлуран дозировка корректируется. Глубина и частота дыхания должна постоянно оцениваться и ног щепотку оценки (каждые 5 минут) за отсутствие глубокой боли должны быть выполнены.
Включите изофлуран концентрации до 2% и мониторинг анестезии. Большие животные (> 300), может потребоваться более высокая концентрация изофлуран. Анестезия должна контролироваться во время операции и изофлуран дозировка корректируется. Глубина и частота дыхания должна постоянно оцениваться и ног щепотку оценки (каждые 5 минут) за отсутствие глубокой боли должны быть выполнены. - Как только операция завершится, выключите изофлуран и позволяют животному дышать кислородом в течение нескольких минут до снятия с стереотаксического устройства. Температура тела должна быть сохранена, покрывая животное с хирургической одеяло и / или с использованием регулируемых одеяло отопления во время операции.
3. Хирургический подход
- Влажная шерсть на верхней части головы на 70% этанола, чтобы сделать шерсть легче резать. Удалить из меха между глазами использованием клипер или острые ножницы. Чистый разрез площадь в три раза с чередующимися применения йода раствором моющего средства (Proviodine, Бетадин, и т.
 д.), а затем на 70% этанола. Поддерживать роговицы влажные всей операции с применением офтальмологического глазная мазь (Слезы Naturale ТЧ) для роговицы. Распространение мазь по поверхности роговицы, вручную открывать и закрывать веки.
д.), а затем на 70% этанола. Поддерживать роговицы влажные всей операции с применением офтальмологического глазная мазь (Слезы Naturale ТЧ) для роговицы. Распространение мазь по поверхности роговицы, вручную открывать и закрывать веки. - Использование № 11 лезвие, сделать надрез вдоль средней линии головы от примерно 0,5 см от глаз до 1 см позади глаз. Уберите лоскут кожи над глазом использованием щипцов и аккуратно дразнить от подлежащей соединительной ткани с задней скальпеля. Затем убрать лоскут кожи в стороны и вниз и удерживать на месте с помощью хирургического втягивающим, которые могут быть прикреплены к базе стереотаксического прибора.
- Сделать разрез вдоль превосходные края орбитальной кости, а потянув за вышележащих фасции с острыми щипцами. Это позволит снять фасции покрывающей орбиты глаза. Обод орбитальной кости могут быть четко разграничены с помощью щипцов, чтобы надавить на фризе вышележащих орбиту. Использование прижигания устройства или скальпель, продолжают разрез назад к задней предел орбиты глаза.
 Используйте кость превосходный орбиту в качестве руководства для разреза. Следующая продолжают разрез вперед к переднему предел орбиту. Разрез верхнего орбиту лучше всего сделать с помощью небольшого устройства прижигания, чтобы предотвратить кровотечение из основных сосудов, которые общаются с венозных синусов.
Используйте кость превосходный орбиту в качестве руководства для разреза. Следующая продолжают разрез вперед к переднему предел орбиту. Разрез верхнего орбиту лучше всего сделать с помощью небольшого устройства прижигания, чтобы предотвратить кровотечение из основных сосудов, которые общаются с венозных синусов. - Если кровотечение происходит несколько шагов могут быть приняты. Во-первых, давление стерильные хирургические тампоны или ватные тампоны. Если кровотечение продолжается, применяют холод, стерильного физиологического раствора фосфатного буфера (PBS) в области с помощью капельницы, и поддерживать давление. Небольшое кровотечение остановится после нескольких секунд с помощью этой процедуры. Если кровотечение продолжается, применяют тяги к ткани с хирургической тампоном или ватным тампоном, чтобы определить источник кровотечения и быстро прижечь под угрозу судна. После кровотечения содержится, использование холодного стерильного PBS для очистки хирургических области крови.
 Хирургических области должны быть периодически очищать таким образом, чтобы лучше визуализировать структуры в орбиту глаза.
Хирургических области должны быть периодически очищать таким образом, чтобы лучше визуализировать структуры в орбиту глаза. - Как только разрез был очищен, используйте щипцы и задней скальпель для очистки соединительной ткани на задней стенке глаза, который перекрывает орбитальной содержание. Задней № 11 скальпель хорошо работает в качестве наконечника в порядке. Это откроет глубокие части орбитальной полости предоставления большего хирургических окно, чтобы работать дюйма Используйте Дюмон # 7b острыми изогнутыми-зубчатые щипцы при работе в глаза, как их кривизны и мелкие советы идеально подходят для манипулирования структурами в орбите. Кроме того, зубцы помочь с захватом структур.
- Затем удалите соединительную ткань, которая окружает офтальмологических разделения тройничного нерва, которая сидит возле средней линии, и удалить нерв использованием щипцов. Этот шаг не является необходимым, однако удаление нерва обеспечит большее окно доступомс до зрительного нерва позже.

- После удаления нерва, использование щипцов отказаться от кровеносных сосудов ниже, и полностью прижигать сосуд. Этот шаг также не является необходимым, однако прижигания судна позволяет ему быть перемещен вперед, создавая тем самым большие окна один раз зрительного нерва будет достигнута.
- Используйте острый пару щипцов или пинцета, которые имели свои советы загнуты внутрь тщательно выбрать и удалить тонкий слой соединительной ткани более наружных мышц и слезной железы. Уберите дополнительные глазные мышцы спереди назад по орбите. Возьмитесь за проксимальной части мышцы с парой щипцов и использовать вторую пару изогнутых щипцов глазом зубчатые соусом применять наружу тяги на мышцы. Убедитесь, что щипцы глаз повязка ориентированы в том же направлении, потянув мышцы, когда для того, чтобы предотвратить разрыв. Удалить самой передней мышцы орбиты (Superior косой) в этой манере. Мышцы будут освобождены от глубоко внутри орбиты и оставшиеся длина может быть втянута для того, чтобы повернуть глаза наружу.

- Повторите шаг 3,8 с очередным мышцы (медиальной Rectus), который расположен между лопастями слезной железы и Harderian железы возле средней линии дорсальной поверхности глаза. Лента вниз втягивающим устройством для поддержания тяги на мышцы.
- Аккуратно удалите оставшиеся соединительной ткани по поверхности слезной железы и поднимите вверх железы использованием щипцов. Не сжимать или сжать железы. Для того, чтобы отказаться железы, только одно судно у заднего полюса должна быть обезболивающий укол. Поднимите заднем конце железы вверх, а затем прижигать сосуд.
- Затем лоскут слезной железы вперед, чтобы открыть заднюю часть орбиты и беспрепятственную доставку мышцы, которые залегают зрительный нерв. Держите области постоянно влажной использованием стерильных PBS, и сушки с хирургическим тампоны или ватные тампоны.
- Использование резкого щипцы снова удалить тонкий соединительной ткани, которая окружает мышцы задней орбиты (Levator Palpebrae Superioris и Верхнее Rectus) и отдельные основные пучки мышцы.
 Уберите мышцы самостоятельно или в унисон, используя изогнутый пинцет глаз зубчатые соусом, еще раз, потянув в соответствии с мышечными волокнами. Прикрепите оставшиеся длины мышцы втягивающим вместе с мышцами, которые убирались в шагах 3.8 и 3.9 и лентой вниз втягивающим применять тягу. В общей сложности 4 мышцы теперь будет прикреплен к втягивающим. Это будет вращать глазами вперед и наружу с целью выявления жиросодержащих оболочка, которая окружает зрительный нерв.
Уберите мышцы самостоятельно или в унисон, используя изогнутый пинцет глаз зубчатые соусом, еще раз, потянув в соответствии с мышечными волокнами. Прикрепите оставшиеся длины мышцы втягивающим вместе с мышцами, которые убирались в шагах 3.8 и 3.9 и лентой вниз втягивающим применять тягу. В общей сложности 4 мышцы теперь будет прикреплен к втягивающим. Это будет вращать глазами вперед и наружу с целью выявления жиросодержащих оболочка, которая окружает зрительный нерв.
4. Доступ зрительного нерва
- Используйте пинцет резкое (Fine наконечник Дюмон), чтобы тянуть вверх на соединительную ткань, которая окружает жировой оболочки зрительного нерва. Сделать продольный разрез с использованием малых весны Vannas ножницами. Развернуть сократить по мере необходимости. Жир, содержащийся в оболочке начнет выпирают раз надрез. Следующая удалить закрылки соединительной ткани, аккуратно потянув вверх от края и отсечения в форме полумесяца закрылки ткани.
- Удалить жир, покрывающий зрительного нерва с помощью щипцов, чтобы надеть жира, в то время резки ножницами Vannas весной.
 Держите в чистоте использованием стерильной PBS и хирургических мазки для очистки небольших количеств крови, которые возникают из-за удаления тканей.
Держите в чистоте использованием стерильной PBS и хирургических мазки для очистки небольших количеств крови, которые возникают из-за удаления тканей. - Зрительного нерва в настоящее время видны. Чтобы получить доступ к нерву, менингеальные оболочки, которая окружает нерв необходимо удалить, не повредив глазной артерии, которая питает внутренний сетчатки. Изучение сосудистого рисунка из менингеальные оболочки использованием щипцов, чтобы аккуратно повернуть ножны. Ищите области лишенной кровеносных сосудов, и разрешения продольного разреза должны быть внесены в менингеальные оболочки.
- Использование тонкой наконечником Дюмон щипцы, щепотка оболочки и потяните вверх. Рядом с базой треугольной формы клин твердой мозговой оболочки, которая создается, используйте ножницы Vannas весной, чтобы сделать небольшой разрез в ножны. Вставьте нижнюю лезвие ножниц в разрез и вырезать оболочкой параллельно направлению зрительного нерва, стараясь не повредить сосудистую с боковыми разрезами.
 Используйте щипцы и ножницы, чтобы драпировка оболочки по обе стороны от зрительного нерва.
Используйте щипцы и ножницы, чтобы драпировка оболочки по обе стороны от зрительного нерва. - Единственный оставшийся покрытие нерв паутинной оболочки. Это очень тонкая и прозрачная. Для того, чтобы определить, мембраны по-прежнему присутствует, используйте острые щипцы ущипнуть поверхности нерва. Это паутинной присутствует, щепотка мембраны и тянуть вверх, чтобы создать треугольную клин ткани. Сделайте небольшой надрез кончиком ножниц похоже на шаг 4.4. Затем вставьте нижние лезвие ножниц и сделать продольный разрез в паутинной оболочки. Затем с помощью вашего ножницы и пинцет, чтобы драпировка паутинной по обе стороны от зрительного нерва.
- Использование микро-Сюркосмологической крюк, поднять зрительного нерва из менингеальные оболочки. Pass кончик крюка вокруг внешнего края нерва и убедиться, что крючок находится в контакте с нервом, чтобы вы не ловите менингеальные мембран с крючка и случайно разрезе их. Аккуратно поднимите зрительного нерва из менингеальные оболочки и полностью разреза нерва позади точки поддерживается крючок.
 Пересекаются оптические культи нерва теперь будут иметь свободный конец, обеспечивая удаление крючок.
Пересекаются оптические культи нерва теперь будут иметь свободный конец, обеспечивая удаление крючок. - Если РГК будут ретроградно меченых для того, чтобы количественно выживание, место небольшой кусок gelfoam пропитанную 3% Fluorogold (или другой ретроградный индикатор) за перерезанного оптических культи нерва (см. Юпитер протокол 2261 ).
5. Закрытие и восстановление
- Уменьшить тягу на дополнительные глазные мышцы и вернуть глаза на нейтральное положение. Делая это, убедитесь, что толкать вниз gelfoam в орбиту глаза, чтобы, как глаз поворачивается обратно на место, gelfoam остается вокруг зрительного нерва пень. Вернуться слезной железы и дополнительные глазные мышцы, чтобы их естественное положение.
- Вернуться лоскут кожи к средней линии и шовные раны. Применение мази глазной глаза на обоих глазах. Затем выключите изофлуран источника и позволяет животному дышать кислородом в течение нескольких минут. Место животное в отапливаемом клетку или клетку под лампой тепло, чтобы оправиться.
 Не ставьте чайник восстановления клетку, чтобы устранить возможность аспирации постельные принадлежности во время восстановления.
Не ставьте чайник восстановления клетку, чтобы устранить возможность аспирации постельные принадлежности во время восстановления. - Животные должны быть размещены самостоятельно после операции. Сообщение хирургических анальгетики следует назначать в соответствии с указаниями вашего животного властей помощи, а животные должны быть тщательно проверены после операции.
6. Представитель Результаты:
Перерезка оптические результаты нерва в потере 90% раненых РГК в течение 14 дней postaxotomy 9-11. Основным механизмом РГК смерти 9 апоптоз, 12. Нормальной плотности РГК составляет около 2500 клеток / мм 2. Epifluorescence или конфокальной микроскопии могут быть использованы для визуализации ретроградно меченых РГК после axotomy. RGC апоптоз задерживается примерно на 4 дня после axotomy, оставив временное окно для экспериментальных манипуляций. На 1 день после axotomy и ретроградная маркировки с Fluorogold, RGC органов ячейки в слое ганглиозных клеток сетчатки и аксонов пучков в слое нервных волокон сетчатки четко видны, когда изображение flatmounted подготовки (рис.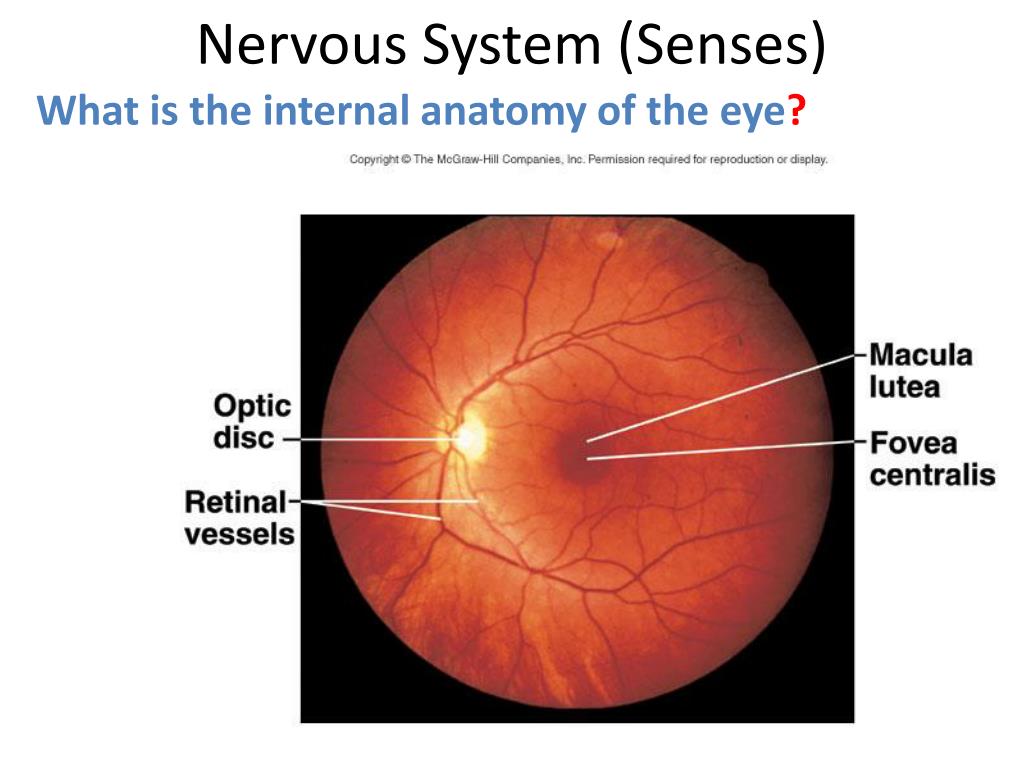 1а). По состоянию на 14 дней после axotomy, большинство из РГК умерли, и немногие оставшиеся РГК перемежаются между сетчатки микроглии (рис. 1b). Когда РГК подвергаются апоптозу, микроглии фагоцитируют мертвые клетки, и в результате стать transcellularly помечены флуоресцентным трассирующими, который был использован для обозначения РГК 13, 14. Появление примеси в фагосом микроглии отличается от таковой у выживших РГК. Микроглии содержат примеси в высокой концентрации и очень ярких фагосом, которые являются относительно крупными и разбросаны по всей их цитоплазме (рис. 1в). РГК иметь более диффузной структуре окрашивания (рис. 1в) с небольшой точечной пузырьки, которые были ретроградно транспортируется вниз свои аксоны подачи цитоплазме клетки. Эти пузырьки гораздо меньше, и менее интенсивным флуоресценции позволяющих дифференцировать выживших РГК от микроглии. Кроме того, микроглии имеют намного меньше клеток и органов, как правило, звездчатые или амебоидных морфологии, в отличие от РГК, которые имеют относительно большие и округлые тела клетки.
1а). По состоянию на 14 дней после axotomy, большинство из РГК умерли, и немногие оставшиеся РГК перемежаются между сетчатки микроглии (рис. 1b). Когда РГК подвергаются апоптозу, микроглии фагоцитируют мертвые клетки, и в результате стать transcellularly помечены флуоресцентным трассирующими, который был использован для обозначения РГК 13, 14. Появление примеси в фагосом микроглии отличается от таковой у выживших РГК. Микроглии содержат примеси в высокой концентрации и очень ярких фагосом, которые являются относительно крупными и разбросаны по всей их цитоплазме (рис. 1в). РГК иметь более диффузной структуре окрашивания (рис. 1в) с небольшой точечной пузырьки, которые были ретроградно транспортируется вниз свои аксоны подачи цитоплазме клетки. Эти пузырьки гораздо меньше, и менее интенсивным флуоресценции позволяющих дифференцировать выживших РГК от микроглии. Кроме того, микроглии имеют намного меньше клеток и органов, как правило, звездчатые или амебоидных морфологии, в отличие от РГК, которые имеют относительно большие и округлые тела клетки. Дендритных деревьев РГК также может помочь отличить их от коротких ярких процессов микроглии, когда количественной выживаемость клеток. Выживаемость клеток может быть определена количественно в различных регионах сетчатки и плотности (клеток / мм 2), могут быть экстраполированы от площади соответствующего микрофотографии, так как РГК находятся в монослое в пределах слоя клеток ганглия.
Дендритных деревьев РГК также может помочь отличить их от коротких ярких процессов микроглии, когда количественной выживаемость клеток. Выживаемость клеток может быть определена количественно в различных регионах сетчатки и плотности (клеток / мм 2), могут быть экстраполированы от площади соответствующего микрофотографии, так как РГК находятся в монослое в пределах слоя клеток ганглия.
Рисунок 1. Epifluorescence микрофотографии Fluorogold помечены РГК после axotomy и применение трассирующих зрительного нерва пень. () 1 день после РГК axotomy и их пучков аксонов помечены примеси в тонкой точечной манере. (B) К 14 дней после axotomy, 90% из РГК погибли и ярко помечены микроглии, которые фагоцитированы мертвых клеток, также помечены индикатора. (C) Высшее увеличение иллюстрирующий разницу между РГК и микроглии (красные стрелки) на 14 postaxotomy дней. Шкала бар в А и В составляет 50 мкм. Шкала бар в C составляет 25 мкм.
Subscription Required. Please recommend JoVE to your librarian.
Please recommend JoVE to your librarian.
Орган зрения. Анатомо-физиологические особенности глаза : Farmf
Орган зрения. Анатомо-физиологические особенности глаза
- Внутренняя оболочка глаза.
- Зрительные пути.
- Камеры глаза.
- Глазодвигательные мышцы.
- Конъюнктива и слезные органы.
- Кровоснабжение глазного яблока и его придатков.
- Нервы глаза и глазницы.
Орган зрения, как и все другие органы чувств, в ходе филогенетического развития претерпел сложную эволюцию, которая шла в направлении большего и лучшего приспособления глаза к восприятию окружающего мира. Простейшей формой зрения следует считать начало реакции на свет. Почти все живущее чувствительно к свету. У растений световая реакция проявляется гелиотропизмом (листья растений расположены перпендикулярно солнечному свету, головки цветущего подсолнуха в течение всего дня повернуты к солнцу). У некоторых животных зрительные органы не локализованы, покровы их обладают общей раздражимостью по отношению к свету.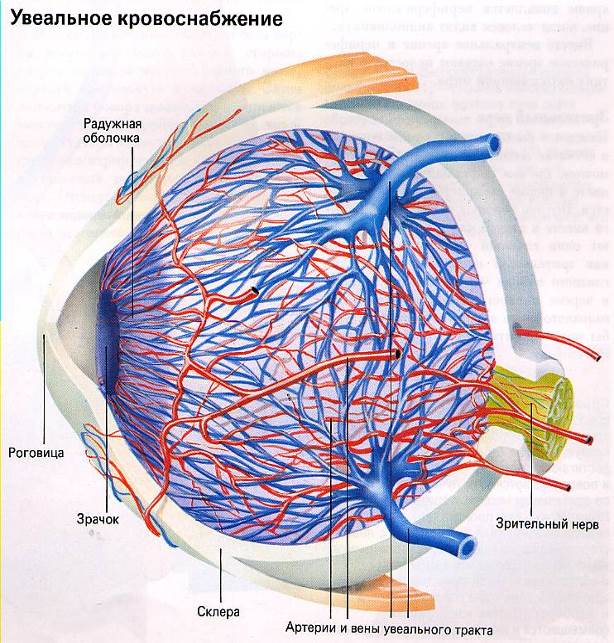 Простейший орган зрения присущ дождевому червю – отдельные светочувствительные клетки, расположенные изолированно в эпидермисе животного. Они способны различать только свет и его направление. Глаза простейших животных значительно эволюционируют, заметно усложняясь. Моллюск, стоящий еще на достаточно низкой ступени развития, имеет глаз, который напоминает глаз высших животных. Клетки нейроэпителия обращены не к свету, не к центру глаза, а от света. Возникает тип перевернутой сетчатки, что характеризует глаза высших животных. В глазу моллюска уже есть подобие линзы. Фоторецепторы скрываются в углублениях, где они защищены от яркого света, уменьшающего способность улавливать движущуюся тень. Линза выполняет функцию прозрачной защитной мембраны. Постепенно начинает совершенствоваться защитный аппарат глаза.
Простейший орган зрения присущ дождевому червю – отдельные светочувствительные клетки, расположенные изолированно в эпидермисе животного. Они способны различать только свет и его направление. Глаза простейших животных значительно эволюционируют, заметно усложняясь. Моллюск, стоящий еще на достаточно низкой ступени развития, имеет глаз, который напоминает глаз высших животных. Клетки нейроэпителия обращены не к свету, не к центру глаза, а от света. Возникает тип перевернутой сетчатки, что характеризует глаза высших животных. В глазу моллюска уже есть подобие линзы. Фоторецепторы скрываются в углублениях, где они защищены от яркого света, уменьшающего способность улавливать движущуюся тень. Линза выполняет функцию прозрачной защитной мембраны. Постепенно начинает совершенствоваться защитный аппарат глаза.
Глаз человека по структуре представляет собой типичный глаз позвоночных, однако имеет существенные функциональные отличия. Он развивается из разных тканевых источников. Сетчатка и зрительный нерв формируются из эктоневральной закладки центральной нервной системы.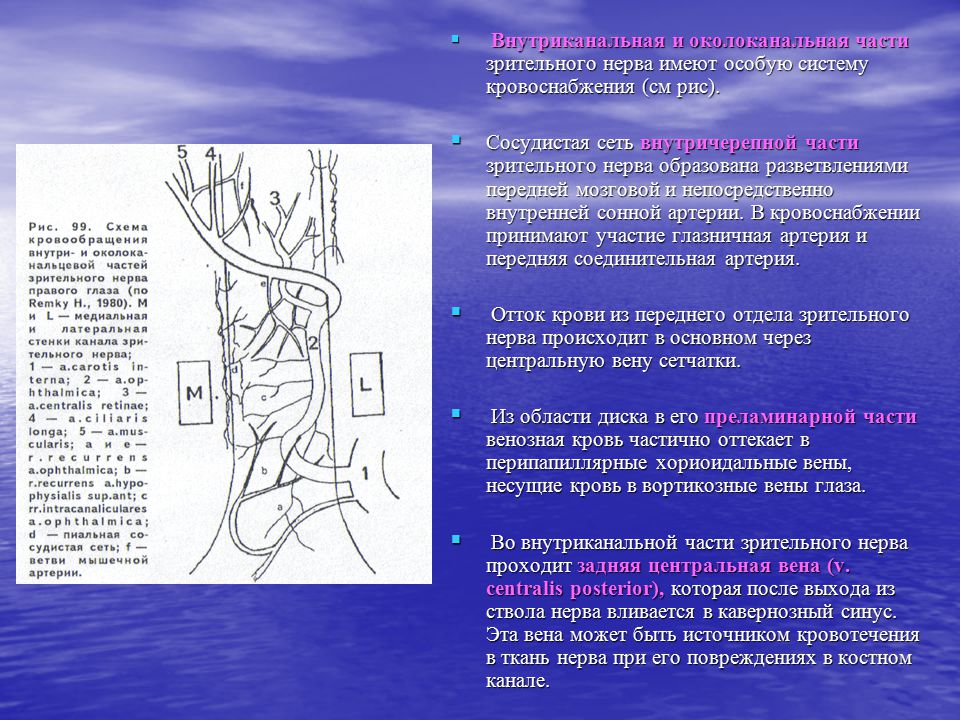 На 2-й неделе эмбриональной жизни, когда мозговая трубка еще не замкнута, на дорсальной поверхности медуллярной пластинки появляются два углубления – глазные ямки. На вентральной стороне им соответствует выпячивание. При замыкании мозговой трубки ямки перемещаются, принимают боковое направление. Эта стадия носит название первичного глазного пузыря. С конца 4-й недели развития возникает хрусталик. Вначале он имеет вид утолщения покровной эктодермы в том месте, где первичный глазной пузырь начинает превращаться во вторичный. Быстро растущие задние и боковые области обрастают передние и нижние части. Однослойный первичный глазной пузырь на полой ножке превращается во вторичный пузырь, состоящий из двух слоев – глазной бокал. При образовании глазного бокала возникает зародышевая щель, которая заполняется прилежащей мезодермой. Между зачатком хрусталика и внутренней стенкой бокала формируется первичное стекловидное тело. В возрасте 6 недель зародышевая щель глаза и зрительного нерва закрывается, начинает дифференцироваться ножка глазного бокала, образуется a.
На 2-й неделе эмбриональной жизни, когда мозговая трубка еще не замкнута, на дорсальной поверхности медуллярной пластинки появляются два углубления – глазные ямки. На вентральной стороне им соответствует выпячивание. При замыкании мозговой трубки ямки перемещаются, принимают боковое направление. Эта стадия носит название первичного глазного пузыря. С конца 4-й недели развития возникает хрусталик. Вначале он имеет вид утолщения покровной эктодермы в том месте, где первичный глазной пузырь начинает превращаться во вторичный. Быстро растущие задние и боковые области обрастают передние и нижние части. Однослойный первичный глазной пузырь на полой ножке превращается во вторичный пузырь, состоящий из двух слоев – глазной бокал. При образовании глазного бокала возникает зародышевая щель, которая заполняется прилежащей мезодермой. Между зачатком хрусталика и внутренней стенкой бокала формируется первичное стекловидное тело. В возрасте 6 недель зародышевая щель глаза и зрительного нерва закрывается, начинает дифференцироваться ножка глазного бокала, образуется a.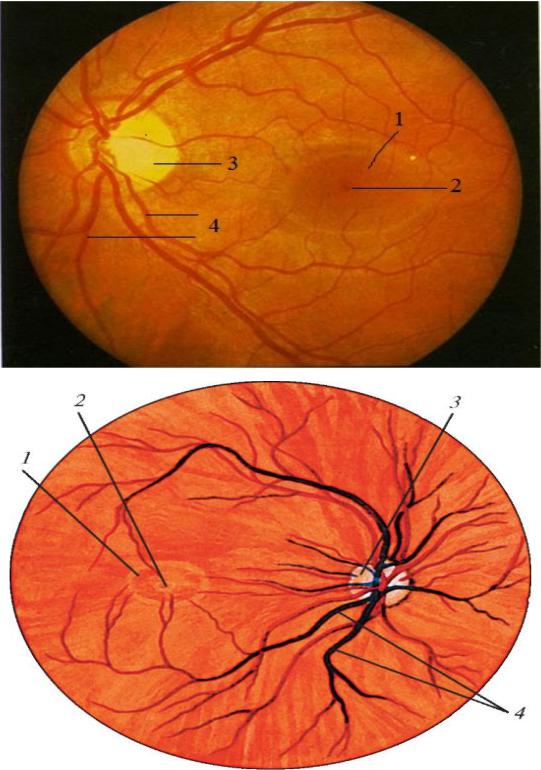 hyaloidea, питающая стекловидное тело и хрусталик.
hyaloidea, питающая стекловидное тело и хрусталик.
Наружный листок бокала в дальнейшем превращается в пигментный слой сетчатки, из внутреннего же развивается собственно сетчатка. Края глазного бокала, прорастя впереди хрусталика, образуют радужную и ресничную части сетчатки. Ножка, или стебелек, глазного бокала удлиняется, пронизывается нервными волокнами, теряет просвет и превращается в зрительный нерв. Из мезодермы, окружающей глазной бокал, очень рано начинает дифференцироваться сосудистая оболочка и склера. В мезенхиме, которая прорастает между эктодермой и хрусталиком, появляется щель – передняя камера. Мезенхима, лежащая перед щелью, вместе с эпителием кожи превращается в роговицу, лежащая сзади – в радужку. К этому времени начинается постепенное запустевание сосудов стекловидного тела. Сосудистая капсула хрусталика атрофируется. Внутри хрусталика образуется плотное ядро, объем хрусталика уменьшается. Стекловидное тело приобретает прозрачность. Веки развиваются из кожных складок. Они закладываются кверху и книзу от глазного бокала, растут по направлению друг к другу и спаиваются своим эпителиальным покровом. Спайка эта исчезает к 7 месяцу развития. Слезная железа возникает на 3-м месяце развития, слезный канал открывается в носовую полость на 5-м месяце. К моменту рождения ребенка весь сложный цикл развития глаза не всегда оказывается полностью завершенным. Обратное развитие элементов зрачковой перепонки, сосудов стекловидного тела и хрусталика может происходить и в первые недели после рождения.
Они закладываются кверху и книзу от глазного бокала, растут по направлению друг к другу и спаиваются своим эпителиальным покровом. Спайка эта исчезает к 7 месяцу развития. Слезная железа возникает на 3-м месяце развития, слезный канал открывается в носовую полость на 5-м месяце. К моменту рождения ребенка весь сложный цикл развития глаза не всегда оказывается полностью завершенным. Обратное развитие элементов зрачковой перепонки, сосудов стекловидного тела и хрусталика может происходить и в первые недели после рождения.
Орган зрения (зрительный анализатор) состоит из четырех частей:
- периферическая, или воспринимающая часть – глазное яблоко (bulbus oculi) с его придатками;
- проводящие пути – зрительный нерв, хиазма, зрительный тракт;
- подкорковые центры – наружные коленчатые тела, лучистый пучок Грациоле;
- высшие зрительные центры в затылочных долях коры больших полушарий.
Глазное яблоко – парное образование, располагается в глазных впадинах черепа – орбитах. Глаз имеет не совсем правильную шаровидную форму. Длина его сагиттальной оси в среднем равна 24 мм, горизонтальной – 29,6 мм, вертикальной – 23,3 мм. Для того чтобы ориентироваться на поверхности глазного яблока существуют следующие термины. В центре роговицы находится передний полюс, противоположно ему лежит задний полюс. Соединяющая их линия называется геометрической осью глаза. Линии, соединяющие оба полюса по окружности глазного яблока, образуют собой меридианы. Плоскость, которая делит глаз на переднюю и заднюю половины, называется экваториальной. Окружность экватора взрослого человека в среднем 77,6 мм. Масса глазного яблока 7-8 г.
Глаз имеет не совсем правильную шаровидную форму. Длина его сагиттальной оси в среднем равна 24 мм, горизонтальной – 29,6 мм, вертикальной – 23,3 мм. Для того чтобы ориентироваться на поверхности глазного яблока существуют следующие термины. В центре роговицы находится передний полюс, противоположно ему лежит задний полюс. Соединяющая их линия называется геометрической осью глаза. Линии, соединяющие оба полюса по окружности глазного яблока, образуют собой меридианы. Плоскость, которая делит глаз на переднюю и заднюю половины, называется экваториальной. Окружность экватора взрослого человека в среднем 77,6 мм. Масса глазного яблока 7-8 г.
Несмотря на сложные многообразные функции, которые выполняет глаз как периферическая часть зрительного анализатора, он имеет относительно простую макроанатомическую структуру. Глазное яблоко слагается из трех оболочек, окружающих внутренние преломляющие среды: наружной, или фиброзной; средней, или сосудистой; внутренней, или сетчатой.
Наружная оболочка (tunica externa) носит название фиброзной капсулы глаза. Это тонкая (0,3-1,0 мм), но вместе с тем плотная оболочка. Она обусловливает форму глаза, поддерживает его определенный тургор, выполняет защитную функцию и служит местом прикрепления глазодвигательных мышц. В свою очередь фиброзная капсула подразделяется на два неравных отдела – роговицу и склеру.
Это тонкая (0,3-1,0 мм), но вместе с тем плотная оболочка. Она обусловливает форму глаза, поддерживает его определенный тургор, выполняет защитную функцию и служит местом прикрепления глазодвигательных мышц. В свою очередь фиброзная капсула подразделяется на два неравных отдела – роговицу и склеру.
Роговица (cornea) представляет собой передний отдел наружной фиброзной оболочки, занимает 1/6 ее протяженности. Роговица прозрачна, отличается оптической гомогенностью. Поверхность ее гладкая, зеркальноблестящая. Роговица принимает участие в преломлении световых лучей. Сила ее преломления около 40 дптр. Горизонтальный диаметр роговицы в среднем 11 мм, вертикальный – 10 мм. Толщина центральной части роговицы 0,4-0,6 мм, на периферии – 0,8-1,0 мм. Граница перехода роговой оболочки в склеру идет косо спереди назад. В связи с этим роговицу сравнивают с часовым стеклом, вставленным в оправу. Полупрозрачная зона перехода роговицы в склеру шириной 1 мм носит название лимба.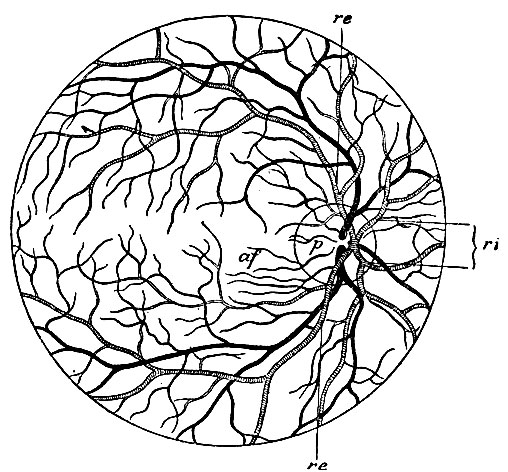 Сверху и снизу он несколько шире и может достигать 2,5 мм. При микроскопическом исследовании в роговице выделяют пять слоев:
Сверху и снизу он несколько шире и может достигать 2,5 мм. При микроскопическом исследовании в роговице выделяют пять слоев:
- 1) передний эпителий роговицы;
- 2) передняя пограничная пластинка, или боуменова мембрана;
- 3) собственное вещество роговицы, или строма;
- 4) задняя пограничная пластинка, или десцеметова мембрана;
- 5) задний эпителий роговицы, или эндотелий.
Передний эпителий роговицы является продолжением эпителия конъюнктивы, клетки его располагаются в 5-6 слоев. Передние слои состоят из многогранных и плоских неороговевающих клеток. Базальные – имеют цилиндрическую форму. Эпителий обладает высокой регенераторной способностью. Даже при почти полном отторжении он восстанавливается в течение 1 -3 дней. Под эпителием располагается бесструктурная однородная передняя пограничная пластинка, или боуменова мембрана. Толщина ее – 6-8 мкм. Она является модифицированной гиалинизированной частью стромы, имеет тот же химический состав, что и собственное вещество роговицы.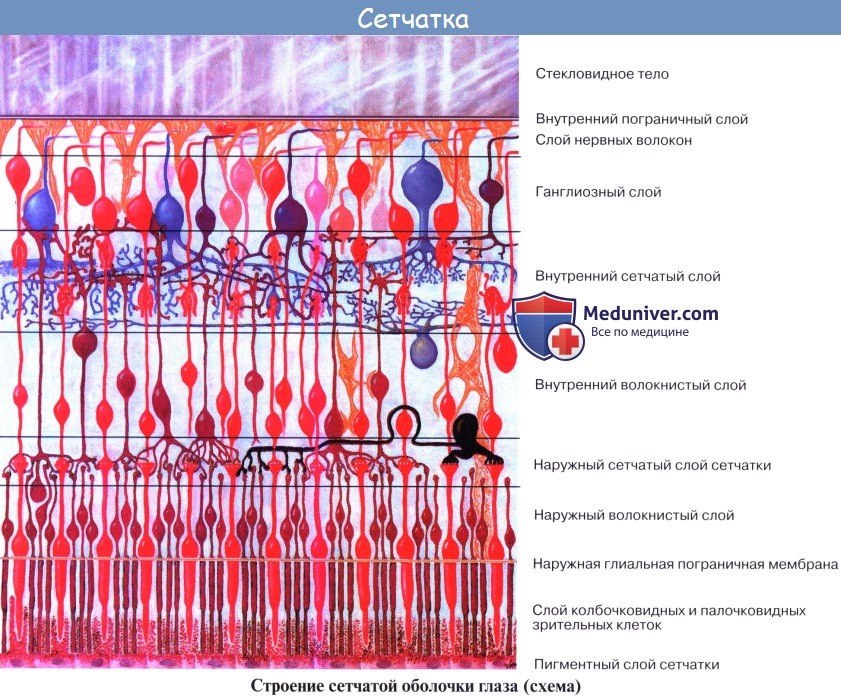 По направлению к периферии роговицы передняя пограничная пластинка истончается и оканчивается в 1 мм от края роговицы. После повреждения она не регенерирует. Собственное вещество роговицы, или строма составляет 9/10 всей ее толщины. Она состоит из тонких, правильно чередующихся между собой соединительнотканных пластинок.
По направлению к периферии роговицы передняя пограничная пластинка истончается и оканчивается в 1 мм от края роговицы. После повреждения она не регенерирует. Собственное вещество роговицы, или строма составляет 9/10 всей ее толщины. Она состоит из тонких, правильно чередующихся между собой соединительнотканных пластинок.
Передняя треть стромы более сложна по своему строению и более компактна, чем глубокие ее слои и имеет ламеллярную структуру. С внутренней стороны собственная ткань роговицы ограничена тонкой, очень плотной эластичной задней пограничной пластинкой (десцеметова мембрана), фибриллы которой построены из вещества, идентичного коллагену. Характерной особенностью задней пограничной пластинки является резистентность по отношению к химическим реагентам, она важна как защитный барьер от вторжения бактерий и врастания капилляров. Десцеметова мембрана хорошо регенерирует и быстро восстанавливается в случаях разрушения. Ближе к лимбу она становится толще, затем разволокняясь, переходит на корнеосклеральную трабекулу, принимая участие в ее образовании. Со стороны передней камеры задняя пограничная пластинка покрыта задним эпителием. Это один слой плоских призматических шестиугольных клеток, плотно прилегающих друг к другу. Задний эпителий ответственен за обменные процессы между роговицей и влагой передней камеры, играет важную роль в обеспечении прозрачности роговицы.
Со стороны передней камеры задняя пограничная пластинка покрыта задним эпителием. Это один слой плоских призматических шестиугольных клеток, плотно прилегающих друг к другу. Задний эпителий ответственен за обменные процессы между роговицей и влагой передней камеры, играет важную роль в обеспечении прозрачности роговицы.
Роговица совершенно не содержит кровеносных сосудов, только поверхностные слои лимба снабжены краевым сосудистым сплетением и лимфатическими сосудами. Процессы обмена обеспечиваются за счет краевой петлистой сети, слезы и влаги передней камеры. Роговица очень богата нервами и является одной из самых высокочувствительных тканей человеческого организма. Наряду с чувствительной иннервацией, источником которой является тройничный нерв, имеется и симпатическая иннервация, выполняющая трофическую функцию. Таким образом, основными свойствами роговицы следует считать прозрачность, зеркальность, сферичность, размер, высокую чувствительность.
Склера (sclera) занимает 5/6 всей фиброзной оболочки глазного яблока. Она полностью лишена прозрачности и имеет белый цвет, чем обусловлено ее название «белочная оболочка». Склера состоит из собственного вещества, образующего ее главную массу, надсклеральной пластинки – эписклеры и внутреннего, имеющего слегка бурый оттенок слоя – бурой пластинки склеры. В самой передней части склеры пучки ее волокон идут параллельно экватору, далее же кзади принимают вид больших петель, обращенных выпуклостью кзади; у места выхода зрительного нерва – вновь параллельно. Здесь склера достигает наибольшей толщины – до 1,1 мм. Под прямыми мышцами она истончается до 0,3 мм. В области прохождения зрительного нерва имеется так называемая решетчатая пластинка (lamina cribrosa). Это самое тонкое место склеры. Вторым местом наименьшего сопротивления фиброзной капсулы глаза являются эмиссарии – узкие каналы, проходящие через всю толщу, через них проходят сосуды и нервы. Собственно сосудами склера бедна, но через нее проходят все стволики, предназначенные для сосудистого тракта. Чувствительная иннервация идет от верхней ветви тройничного нерва.
Она полностью лишена прозрачности и имеет белый цвет, чем обусловлено ее название «белочная оболочка». Склера состоит из собственного вещества, образующего ее главную массу, надсклеральной пластинки – эписклеры и внутреннего, имеющего слегка бурый оттенок слоя – бурой пластинки склеры. В самой передней части склеры пучки ее волокон идут параллельно экватору, далее же кзади принимают вид больших петель, обращенных выпуклостью кзади; у места выхода зрительного нерва – вновь параллельно. Здесь склера достигает наибольшей толщины – до 1,1 мм. Под прямыми мышцами она истончается до 0,3 мм. В области прохождения зрительного нерва имеется так называемая решетчатая пластинка (lamina cribrosa). Это самое тонкое место склеры. Вторым местом наименьшего сопротивления фиброзной капсулы глаза являются эмиссарии – узкие каналы, проходящие через всю толщу, через них проходят сосуды и нервы. Собственно сосудами склера бедна, но через нее проходят все стволики, предназначенные для сосудистого тракта. Чувствительная иннервация идет от верхней ветви тройничного нерва.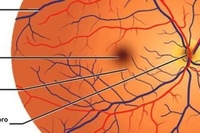 Симпатические волокна склера получает из верхнего шейного симпатического узла.
Симпатические волокна склера получает из верхнего шейного симпатического узла.
Средняя оболочка (tunica media) носит название сосудистого или увеального тракта. Она подразделяется на три отдела: радужку, ресничное тело и хориоидею. В целом сосудистый тракт является главным коллектором питания глаза.
Радужка, или радужная оболочка (iris), представляет собой передний отдел сосудистого тракта. Она располагается во фронтальной плоскости таким образом, что между ней и роговицей остается свободное пространство – передняя камера глаза, заполненная водянистой влагой. Через прозрачную роговицу и водянистую влагу радужка доступна наружному осмотру.
Исключение составляет ее крайняя периферия – корень, прикрытый полупрозрачным лимбом. В нормальном глазу радужка не лежит точно во фронтальной плоскости, а несколько конусовидно выпячена, вследствие наличия позади нее хрусталика, отодвигающего вперед центральную часть радужки. Радужка имеет вид тонкой, почти округлой пластинки.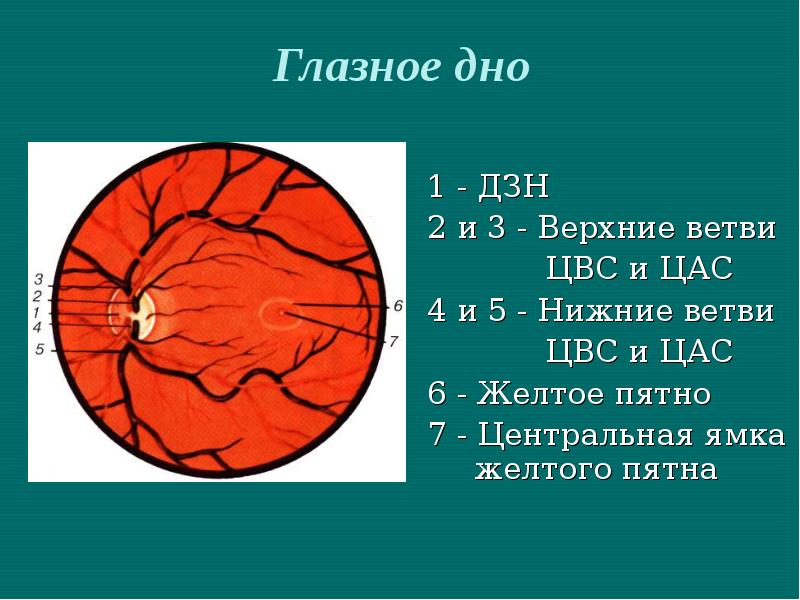 Горизонтальный диаметр ее 12,5 мм, вертикальный – 12 мм. В центре радужки находится круглое отверстие – зрачок (pupilla). Зрачок расположен не строго в центре, а слегка смещен к носу и книзу. Он служит для регулирования количества световых лучей, проникающих в глаз. Величина зрачка постоянно меняется в зависимости от силы светового потока. Средняя величина его 3 мм, наибольшая – 8 мм, наименьшая – 1 мм. Передняя поверхность радужки имеет радиарную исчерченность, что придает ей кружевной рисунок и рельеф. Исчерченность его обусловлена радиальным расположением сосудов, вдоль которых ориентирована строма. Щелевидные углубления в строме радужки называют криптами или лакунами. Параллельно зрачковому краю, отступя на 1,5 мм, расположен зубчатый валик, или брыжи, где радужка имеет наибольшую толщину – 0,4 мм. Наиболее тонкий участок – корень (0.2 мм). Брыжи делят радужку на две зоны: внутреннюю – зрачковую и наружную – ресничную. В наружном отделе ресничной зоны заметны концентрические контракционные бороздки – следствие сокращения и расправления радужки при ее движении.
Горизонтальный диаметр ее 12,5 мм, вертикальный – 12 мм. В центре радужки находится круглое отверстие – зрачок (pupilla). Зрачок расположен не строго в центре, а слегка смещен к носу и книзу. Он служит для регулирования количества световых лучей, проникающих в глаз. Величина зрачка постоянно меняется в зависимости от силы светового потока. Средняя величина его 3 мм, наибольшая – 8 мм, наименьшая – 1 мм. Передняя поверхность радужки имеет радиарную исчерченность, что придает ей кружевной рисунок и рельеф. Исчерченность его обусловлена радиальным расположением сосудов, вдоль которых ориентирована строма. Щелевидные углубления в строме радужки называют криптами или лакунами. Параллельно зрачковому краю, отступя на 1,5 мм, расположен зубчатый валик, или брыжи, где радужка имеет наибольшую толщину – 0,4 мм. Наиболее тонкий участок – корень (0.2 мм). Брыжи делят радужку на две зоны: внутреннюю – зрачковую и наружную – ресничную. В наружном отделе ресничной зоны заметны концентрические контракционные бороздки – следствие сокращения и расправления радужки при ее движении.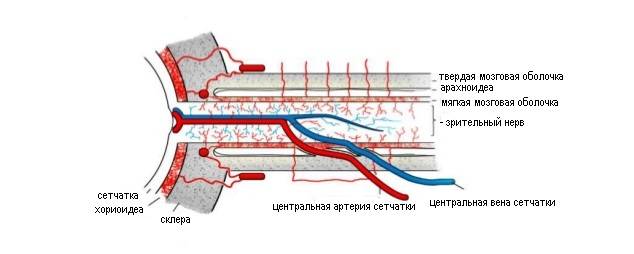
В радужке различают два листка. Передний мезодермальный листок включает наружный пограничный листок и строму радужки. К нему принадлежит и сфинктер зрачка. Он располагается в зрачковой зоне стромы радужки и получает иннервацию от глазодвигательного нерва. Задний эктодермальный листок представлен дилятатором с его внутренним пограничным и пигментным слоями. Цвет радужки зависит от ряда факторов: интенсивности пигментации переднего пограничного слоя, толщины стромы радужной оболочки, пигментного слоя. Последний у зрачкового края образует пигментную бахромку или кайму. Дилятатор находится в наружной зоне пигментного листка. Он иннервируется симпатическим нервом. Чувствительную иннервацию радужки осуществляет тройничный нерв. Кровоснабжение из системы передних ресничных и задних ресничных артерий. Основными свойствами радужной оболочки, обусловленными анатомическими особенностями ее строения, являются рисунок, рельеф, цвет, расположение относительно соседних структур глаза и состояние зрачкового отверстия.
Ресничное или цилиарное тело (corpus ciliare) является промежуточным звеном между радужной и собственно сосудистой оболочками. Оно недоступно непосредственному осмотру невооруженным глазом. Лишь небольшой его участок можно увидеть при использовании специальных методов осмотра. Ресничное тело представляет собой замкнутое кольцо шириной около 8 мм. Его носовая часть уже височной. Задняя граница ресничного тела проходит по так называемой зубчатой линии (ora serrata) и соответствует на склере местам прикрепления прямых мышц глаза. Переднюю часть ресничного тела с его отростками на внутренней поверхности называют ресничным венцом – corona ciliaris. Задняя часть, лишенная отростков, называется ресничным кружком – orbiculus ciliaris, или плоской частью цилиарного тела. Среди ресничных отростков (их около 70) выделяют главные и промежуточные. От хрусталика к боковым поверхностям основных ресничных отростков тянутся волокна ресничного пояска (zona ciliaris) – связки, поддерживающей хрусталик. Однако ресничные отростки являются лишь промежуточной зоной фиксации волокон. Основная масса волокон ресничного пояска, как от передней, так и от задней поверхности хрусталика направляется кзади и прикрепляется на всем протяжении ресничного тела вплоть до зубчатого края. Отдельными волоконцами поясок прикрепляется не только к ресничному телу, но и к передней поверхности стекловидного тела. На меридиональном разрезе ресничное тело имеет вид треугольника с основанием, обращенным к радужной оболочке, и с вершиной, направленной к хориоидее. В ресничном теле различают увеальную и ретинальную части. В состав первой входят:
Однако ресничные отростки являются лишь промежуточной зоной фиксации волокон. Основная масса волокон ресничного пояска, как от передней, так и от задней поверхности хрусталика направляется кзади и прикрепляется на всем протяжении ресничного тела вплоть до зубчатого края. Отдельными волоконцами поясок прикрепляется не только к ресничному телу, но и к передней поверхности стекловидного тела. На меридиональном разрезе ресничное тело имеет вид треугольника с основанием, обращенным к радужной оболочке, и с вершиной, направленной к хориоидее. В ресничном теле различают увеальную и ретинальную части. В состав первой входят:
- 1) супрахориоидея,
- 2) мышечный слой,
- 3) сосудистый слой с ресничными отростками,
- 4) базальная пластинка- мембрана Бруха.
Ретинальная часть состоит из двух слоев эпителия – пигментного и беспигментного. Ресничное тело фиксировано у склеральной шпоры. На остальном протяжении склеру и цилиарное тело разделяет надсосудистое пространство, через которое косо от склеры к ресничному телу проходят хориоидальные пластинки. Ресничная, или аккомодационная, мышца состоит из гладких мышечных волокон, идущих в трех направлениях – в меридиональном, радиальном и циркулярном. Меридиональные волокна при сокращении подтягивают хориоидею кпереди, в связи с чем эта часть мышцы называется tensor chorioideae (другое ее название – мышца Брюкке). Радиальная часть ресничной мышцы идет от склеральной шпоры к ресничным отросткам и плоской части ресничного тела. Эта часть носит название мышцы Иванова. Циркулярные мышечные волокна определяются как мышца Мюллера. Сочетанное сокращение всех пучков ресничной мышцы обеспечивает аккомодационную функцию ресничного тела. За мышечным слоем идет сосудистый слой ресничного тела, состоящий из рыхлой соединительной ткани, содержащей большое количество сосудов, эластические волокна и пигментные клетки. Особенно богаты сосудами отростки ресничного тела, которые продуцируют внутриглазную жидкость. Кнутри от сосудистого слоя идет тонкая бесструктурная базальная пластинка, или мембрана Бруха.
Ресничная, или аккомодационная, мышца состоит из гладких мышечных волокон, идущих в трех направлениях – в меридиональном, радиальном и циркулярном. Меридиональные волокна при сокращении подтягивают хориоидею кпереди, в связи с чем эта часть мышцы называется tensor chorioideae (другое ее название – мышца Брюкке). Радиальная часть ресничной мышцы идет от склеральной шпоры к ресничным отросткам и плоской части ресничного тела. Эта часть носит название мышцы Иванова. Циркулярные мышечные волокна определяются как мышца Мюллера. Сочетанное сокращение всех пучков ресничной мышцы обеспечивает аккомодационную функцию ресничного тела. За мышечным слоем идет сосудистый слой ресничного тела, состоящий из рыхлой соединительной ткани, содержащей большое количество сосудов, эластические волокна и пигментные клетки. Особенно богаты сосудами отростки ресничного тела, которые продуцируют внутриглазную жидкость. Кнутри от сосудистого слоя идет тонкая бесструктурная базальная пластинка, или мембрана Бруха. К ней прилегает слой пигментированных эпителиальных клеток, за которым следует слой беспигментного цилиндрического эпителия. Оба этих слоя являются продолжением сетчатки, оптически недеятельной ее части. Ресничные нервы в области ресничного тела образуют густое сплетение. Чувствительные нервы происходят из I ветви тройничного нерва, сосудодвигательные – из симпатического сплетения, двигательные (для ресничной мышцы) – из глазодвигательного нерва.
К ней прилегает слой пигментированных эпителиальных клеток, за которым следует слой беспигментного цилиндрического эпителия. Оба этих слоя являются продолжением сетчатки, оптически недеятельной ее части. Ресничные нервы в области ресничного тела образуют густое сплетение. Чувствительные нервы происходят из I ветви тройничного нерва, сосудодвигательные – из симпатического сплетения, двигательные (для ресничной мышцы) – из глазодвигательного нерва.
Собственно сосудистая оболочка глаза – хориоидея (chorioidea) – составляет заднюю, самую обширную часть сосудистого тракта от зубчатой линии до зрительного нерва. Она плотно соединена со склерой только вокруг места выхода зрительного нерва. Толщина собственно сосудистой оболочки колеблется от 0,2 до 0,4 мм. Она содержит пять слоев:
- супрахориоидальный, состоящий из тонких соединительнотканных пластинок, покрытых эндотелием и многоотростчатыми пигментными клетками;
- 2) слой крупных сосудов, состоящий из многочисленных анастомозирующих артерий и вен;
- 3) слой средних и мелких сосудов;
- 4) хориокапиллярный слой;
- 5) стекловидная пластинка, или мембрана Бруха.

Изнутри к хориоидее вплотную прилежит оптическая часть сетчатки. Сосудистая система хориоидеи представлена задними короткими цилиарными артериями. В слое крупных сосудов находятся преимущественно артерии, в слое средних – вены. Строение хориокапиллярной сети является очень своеобразным: капилляры, формирующие этот слой и расположенные в одной плоскости, отличаются необычной шириной их просвета и узостью межкапиллярных промежутков. Создается почти сплошное кровяное ложе, отделенное от сетчатки только lamina vitrea и тонким слоем пигментного эпителия. Это свидетельствует об интенсивности процессов обмена веществ, происходящем в наружном слое сетчатки, невроэпителии. Хориоидея является энергетической базой, обеспечивающей восстановление непрерывно распадающегося зрительного пурпура, необходимого для зрения.
Внутренняя оболочка глаза.
Сетчатка (retina) является специализированной частью мозговой коры, вынесенной на периферию. В зрительном анализаторе сетчатка играет роль периферического рецептора. Она выстилает всю внутреннюю поверхность сосудистого тракта. Соответственно структуре и функции в ней различают два отдела. Задние две трети сетчатки представляют собой высокодифференцированную нервную ткань. Это оптическая часть сетчатки. У места перехода цилиарного тела в хориоидею оптическая часть кончается. Слепая часть сетчатки начинается от зубчатой линии и продолжается до зрачкового края, где она образует краевую пигментную кайму. Сетчатка состоит здесь всего лишь из двух слоев. Оптическая часть сетчатки представляет собой тонкую прозрачную пленку, крепко соединенную с подлежащими тканями в двух местах – у зубчатой линии и вокруг зрительного нерва. На остальном протяжении сетчатка прилежит к сосудистой оболочке, удерживается на своем месте давлением стекловидного тела и достаточно интимной связью между палочками и колбочками и отростками клеток пигментного слоя. Связь эта в условиях патологии легко нарушается и происходит отслойка сетчатки. Место выхода зрительного нерва из сетчатки носит название диска зрительного нерва.
Она выстилает всю внутреннюю поверхность сосудистого тракта. Соответственно структуре и функции в ней различают два отдела. Задние две трети сетчатки представляют собой высокодифференцированную нервную ткань. Это оптическая часть сетчатки. У места перехода цилиарного тела в хориоидею оптическая часть кончается. Слепая часть сетчатки начинается от зубчатой линии и продолжается до зрачкового края, где она образует краевую пигментную кайму. Сетчатка состоит здесь всего лишь из двух слоев. Оптическая часть сетчатки представляет собой тонкую прозрачную пленку, крепко соединенную с подлежащими тканями в двух местах – у зубчатой линии и вокруг зрительного нерва. На остальном протяжении сетчатка прилежит к сосудистой оболочке, удерживается на своем месте давлением стекловидного тела и достаточно интимной связью между палочками и колбочками и отростками клеток пигментного слоя. Связь эта в условиях патологии легко нарушается и происходит отслойка сетчатки. Место выхода зрительного нерва из сетчатки носит название диска зрительного нерва.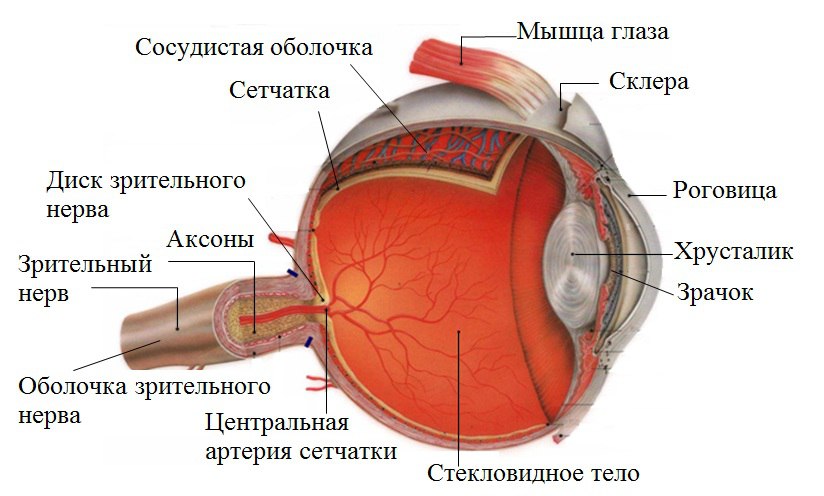 Диск, или сосок зрительного нерва (papilla n. optici) сдвинут в сторону носа. Поперечник его равен 1,5-2,0 мм. На расстоянии около 4 мм кнутри от диска зрительного нерва имеется углубление – так называемое желтое пятно.
Диск, или сосок зрительного нерва (papilla n. optici) сдвинут в сторону носа. Поперечник его равен 1,5-2,0 мм. На расстоянии около 4 мм кнутри от диска зрительного нерва имеется углубление – так называемое желтое пятно.
Центральная ямка (fovea centralis), являющаяся функциональным центром сетчатки, лежит несколько в височную сторону от заднего геометрического полюса глазного яблока. Величина центральной ямки, имеющей слегка овальное очертание, составляет всего 2-3 мм. В зрительных клетках этой области находится желтый пигмент, наличием которого и обусловлено название. Желтоватая окраска области заходит за пределы центральной ямки. Толщина сетчатки около диска 0,4 мм, в области желтого пятна – 0,1-0,05 мм, у зубчатой линии – 0,1 мм. Микроскопически сетчатка представляет собой цепь трех нейронов: наружного – фоторецепторного, среднего – ассоциативного и внутреннего – ганглионарного. В совокупности они образуют 10 слоев сетчатки:
- 1) слой пигментного эпителия;
- 2) слой палочек и колбочек;
- 3) наружную глиальную пограничную мембрану;
- 4) наружный зернистый слой;
- 5) наружный сетчатый слой;
- 6) внутренний зернистый слой;
- 7) внутренний сетчатый слой;
- 8) ганглионарный слой;
- 9) слой нервных волокон;
- 10) внутреннюю пограничную мембрану.

Ядерные и ганглионарный слои соответствуют телам нейронов, сетчатые – их контактам. Палочки и колбочки фоторецепторов являются самыми глубокими частями сетчатки. Сетчатка глаза человека относится к типу инвертированных. Самым наружным слоем сетчатки является пигментный слой. Клетки пигментного эпителия имеют форму шестигранных призм, расположенных в один ряд. Тела клеток заполнены зернами пигмента. Пигмент носит название фусцина и отличается от пигмента сосудистой оболочки – меланина. Генетически пигментный эпителий принадлежит сетчатке, но плотно спаян с сосудистой оболочкой. Изнутри к пигментному эпителию прилегают клетки нейроэпителия, отростки которого – палочки и колбочки – составляют светочувствительный слой. Как по структуре, так и по физиологическому значению эти отростки различаются между собой. Палочки – тонкие, имеют цилиндрическую форму. Колбочки имеют форму конуса или бутылки, короче и толще палочек. В области желтого пятна находятся только колбочки. По направлению к периферии количество колбочек уменьшается, а палочек – возрастает.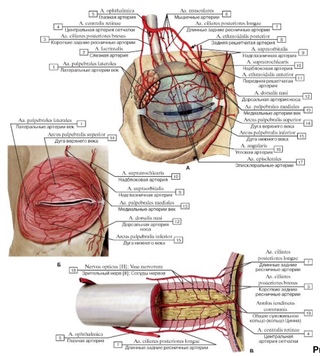 Количество палочек значительно превосходит количество колбочек: если колбочек может быть до 8 млн., то палочек – до 170 млн. В настоящее время изучена ультраструктура этих элементов. Она очень сложна. Палочконесущие зрительные клетки являются аппаратом сумеречного зрения, колбочконесущие клетки – аппаратом центрального и цветового зрения. Ядра палочко- и колбочконесущих клеток составляют наружный зернистый слой. Связь первого и второго нейронов обеспечивают синапсы, расположенные в наружном сетчатом, или плексиформном слое.
Количество палочек значительно превосходит количество колбочек: если колбочек может быть до 8 млн., то палочек – до 170 млн. В настоящее время изучена ультраструктура этих элементов. Она очень сложна. Палочконесущие зрительные клетки являются аппаратом сумеречного зрения, колбочконесущие клетки – аппаратом центрального и цветового зрения. Ядра палочко- и колбочконесущих клеток составляют наружный зернистый слой. Связь первого и второго нейронов обеспечивают синапсы, расположенные в наружном сетчатом, или плексиформном слое.
Внутренний зернистый слой представлен телами и ядрами биполярных нейроцитов (второй нейрон зрительного анализатора). Эти клетки имеют два отростка: один из них направлен кнаружи, навстречу синаптическому аппарату фотосенсорных клеток, другой – кнутри для образования синапса с дендритами оптико-ганглионарных клеток. Биполяры входят в контакт с несколькими палочковыми клетками или с одной колбочковой. Внутренний сетчатый слой представлен синапсами биполярных и оптико-ганглионарных нейроцитов. Оптико-ганглионарные клетки (третий нейрон зрительного анализатора) составляет восьмой слой. Их аксоны образуют слой нервных волокон и, собираясь в пучок, формируют зрительный нерв. В области желтого пятна строение сетчатки меняется. По мере приближения к центральной ямке (fovea centralis) постепенно исчезают шесть верхних слоев. На дне центральной ямки сетчатка состоит лишь из колбочконесущих клеток. Остальные элементы как бы сдвинуты к краю желтого пятна. Постепенное истончение сетчатки к центру fovea образуют скат (clivus). Такое строение желтого пятна обеспечивает высокое центральное зрение.
Оптико-ганглионарные клетки (третий нейрон зрительного анализатора) составляет восьмой слой. Их аксоны образуют слой нервных волокон и, собираясь в пучок, формируют зрительный нерв. В области желтого пятна строение сетчатки меняется. По мере приближения к центральной ямке (fovea centralis) постепенно исчезают шесть верхних слоев. На дне центральной ямки сетчатка состоит лишь из колбочконесущих клеток. Остальные элементы как бы сдвинуты к краю желтого пятна. Постепенное истончение сетчатки к центру fovea образуют скат (clivus). Такое строение желтого пятна обеспечивает высокое центральное зрение.
Зрительные пути.
В оптическом проводящем пути различают пять частей:
- 1) зрительный нерв;
- 2) хиазму;
- 3) зрительный тракт;
- 4) наружные коленчатые тела, зрительная лучистость;
- 5) оптический центр восприятия (fissura calcarina).
Зрительный нерв (nervus opticus) относится к черепным нервам (II пара). Он образуется из осевых цилиндров оптико-ганглионарных нейроцитов. Со всех сторон сетчатки осевые цилиндры собираются к диску. Формируются в отдельные пучки и через решетчатую пластинку выходят из глаза. Зрительный нерв, представляющий собой канатик толщиной в 3,5-4 мм, идет от заднего отдела глазного яблока внутри мышечной воронки, залегая несколько ближе к носовой стенке глазницы, к зрительному отверстию (foramen opticum), через которое покидает глазницу, направляясь к хиазме. Длина внутриглазничного отрезка зрительного нерва составляет около 3 см, внутри костного зрительного канала приблизительно – 5-6 мм, длина внутричерепного отрезка до хиазмы варьирует значительно – от 4 до 17 мм. В пределах глазницы зрительный нерв делает S-образный изгиб, так как общая длина его внутриглазничной части больше, чем прямое расстояние от задней поверхности глазного яблока до вершины глазницы. Это обстоятельство обеспечивает возможность движений глазного яблока без натяжения нерва. Зрительный нерв, подобно мозгу, имеет три оболочки – твердую (tunica dura), паутинную (tunica arachnoidea) и мягкую (tunica pia).
Он образуется из осевых цилиндров оптико-ганглионарных нейроцитов. Со всех сторон сетчатки осевые цилиндры собираются к диску. Формируются в отдельные пучки и через решетчатую пластинку выходят из глаза. Зрительный нерв, представляющий собой канатик толщиной в 3,5-4 мм, идет от заднего отдела глазного яблока внутри мышечной воронки, залегая несколько ближе к носовой стенке глазницы, к зрительному отверстию (foramen opticum), через которое покидает глазницу, направляясь к хиазме. Длина внутриглазничного отрезка зрительного нерва составляет около 3 см, внутри костного зрительного канала приблизительно – 5-6 мм, длина внутричерепного отрезка до хиазмы варьирует значительно – от 4 до 17 мм. В пределах глазницы зрительный нерв делает S-образный изгиб, так как общая длина его внутриглазничной части больше, чем прямое расстояние от задней поверхности глазного яблока до вершины глазницы. Это обстоятельство обеспечивает возможность движений глазного яблока без натяжения нерва. Зрительный нерв, подобно мозгу, имеет три оболочки – твердую (tunica dura), паутинную (tunica arachnoidea) и мягкую (tunica pia). У глазного яблока твердая мозговая оболочка срастается с теноновой капсулой и склерой, у зрительного отверстия она сливается с надкостницей глазницы.
У глазного яблока твердая мозговая оболочка срастается с теноновой капсулой и склерой, у зрительного отверстия она сливается с надкостницей глазницы.
Нервные волокна из фовеальной области (так называемый папило – макулярный пучок) направляются в височную половину диска зрительного нерва, занимая большую часть этой половины. Осевые цилиндры оптикоганглионарных нейроцитов носовой половины сетчатки идут в носовую половину диска. Волокна от наружных отделов сетчатки собираются в секторы над и под папило-макулярным пучком. Подобные соотношения волокон сохраняются в передней части орбитального отрезка зрительного нерва. Дальше от глаза папило-макулярный пучок занимает осевое положение, а волокна темпоральных отделов сетчатки передвигаются на всю темпоральную половину нерва, как бы окутывая снаружи папило – макулярный пучок и отодвигая его к центру. Зрительный нерв человека содержит около 1 млн. нервных волокон. Далее зрительный нерв в виде круглого канатика направляется к верхушке орбиты и через canalis opticus проходит в среднюю черепную ямку, где образует хиазму. В хиазме волокна нервов подвергаются частичному перекресту. Перекрещивается приблизительно 75% волокон зрительного нерва, 25% остаются не перекрещенными. В хиазме волокна, идущие от внутренних половин сетчатки, перекрещиваются, волокна же, идущие от наружных половин сетчатки, не перекрещиваются. Причем волокна, идущие из верхних половин сетчаток, образуют верхнюю, дорсальную, половину хиазмы, волокна, идущие из нижней половины сетчатки, – нижнюю. Волокна макулярного пучка, также подвергающиеся частичному перекресту, расположены в центре хиазмы. После перекреста зрительные волокна образуют зрительные тракты (tractus opticus).
В хиазме волокна нервов подвергаются частичному перекресту. Перекрещивается приблизительно 75% волокон зрительного нерва, 25% остаются не перекрещенными. В хиазме волокна, идущие от внутренних половин сетчатки, перекрещиваются, волокна же, идущие от наружных половин сетчатки, не перекрещиваются. Причем волокна, идущие из верхних половин сетчаток, образуют верхнюю, дорсальную, половину хиазмы, волокна, идущие из нижней половины сетчатки, – нижнюю. Волокна макулярного пучка, также подвергающиеся частичному перекресту, расположены в центре хиазмы. После перекреста зрительные волокна образуют зрительные тракты (tractus opticus).
В состав каждого тракта входят волокна от обеих сетчаток, а именно от наружной половины глаза той же стороны и внутренней половины глаза противоположной стороны. Зрительный тракт каждой стороны на основании мозга огибает наружную поверхность ножки мозга и кончается в наружном коленчатом теле (corpus geniculatum laterale), задней части зрительного бугра (thalamus opticus) и передним четверохолмии (corpus quadrigeminum anterius).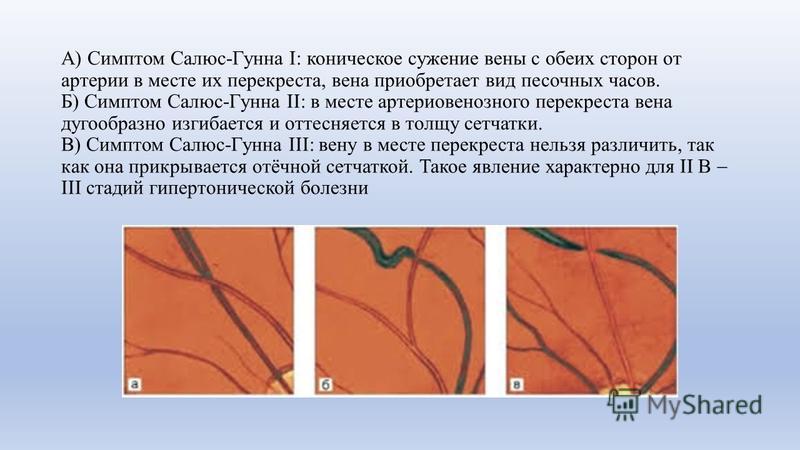 Из этих трех анатомических образований только наружное коленчатое тело является бесспорным и единственным звеном на пути зрительных волокон к зрительной сфере коры мозга. Из клеточных групп наружного коленчатого тела возникают в качестве аксонов этих клеток волокна, которые образуют сначала так называемое поле Вернике, затем переходят в заднее бедро внутренней капсулы (capsula interna) и, вступая в белое вещество затылочной доли и образуя зрительный пучок Грациоле, заканчиваются в корковых зрительных центрах, в области шпорной борозды (fissura calcarina). Область эта соответствует так называемому 17 полю Бродмана (разделившему, как известно, всю поверхность коры головного мозга, в зависимости от структуры, на 52 поля, причем каждое из них обладает своей определенной структурой). Поле 17 имеет вид треугольника, вершина которого обращена кпереди, а основания кзади. Эта сфера является первичным кортикальным сенсорным зрительным центром, т.е. аппаратом, воспринимающим зрительные импульсы непосредственно с периферии.
Из этих трех анатомических образований только наружное коленчатое тело является бесспорным и единственным звеном на пути зрительных волокон к зрительной сфере коры мозга. Из клеточных групп наружного коленчатого тела возникают в качестве аксонов этих клеток волокна, которые образуют сначала так называемое поле Вернике, затем переходят в заднее бедро внутренней капсулы (capsula interna) и, вступая в белое вещество затылочной доли и образуя зрительный пучок Грациоле, заканчиваются в корковых зрительных центрах, в области шпорной борозды (fissura calcarina). Область эта соответствует так называемому 17 полю Бродмана (разделившему, как известно, всю поверхность коры головного мозга, в зависимости от структуры, на 52 поля, причем каждое из них обладает своей определенной структурой). Поле 17 имеет вид треугольника, вершина которого обращена кпереди, а основания кзади. Эта сфера является первичным кортикальным сенсорным зрительным центром, т.е. аппаратом, воспринимающим зрительные импульсы непосредственно с периферии.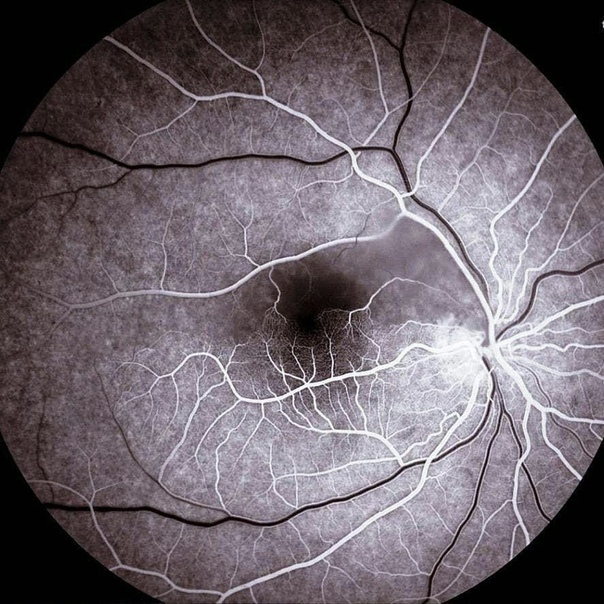
Внутреннее ядро глаза состоит из прозрачных светопреломляющих сред: стекловидного тела, хрусталика и водянистой влаги, наполняющей глазные камеры.
Камеры глаза.
Передняя камера глаза (camera anteria oculi) – это пространство, переднюю стенку которого образует роговица, заднюю – радужная оболочка, а в области зрачка – центральная часть передней капсулы хрусталика. Место, где роговица переходит в склеру, а радужка – в ресничное тело, носит название угла передней камеры. У вершины угла передней камеры находится поддерживающий остов угла камеры – корнеосклеральная трабекула. В образовании трабекулы принимают участие элементы роговицы, радужки и цилиарного тела. Трабекула в свою очередь является внутренней стенкой венозной пазухи склеры, или шлеммова канала. Остов угла и венозная пазуха склеры имеют очень важное значение для циркуляции жидкости в глазу. Это основной путь оттока внутриглазной жидкости. Глубина передней камеры вариабельна.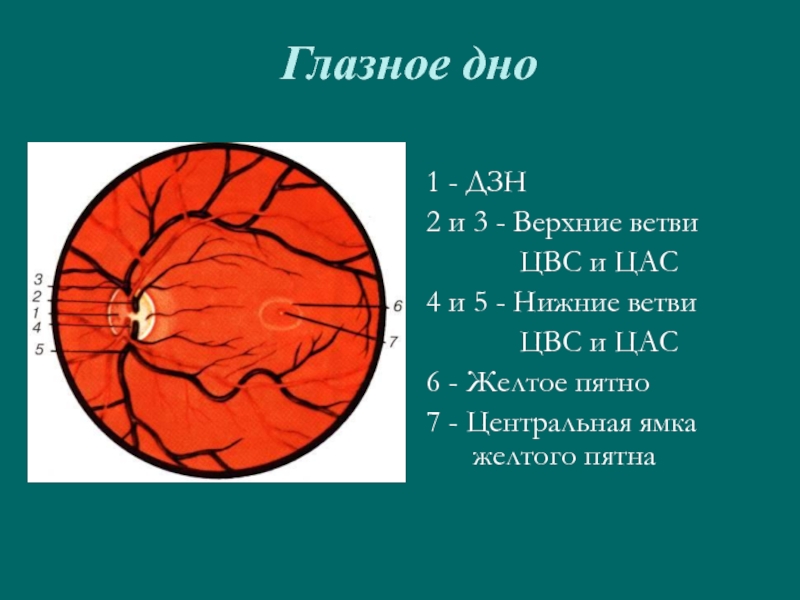 Наибольшая глубина отмечается в центральной части передней камеры, расположенной против зрачка: здесь она достигает 3-3,5 мм. Объем передней камеры 0,2-0,4 см .
Наибольшая глубина отмечается в центральной части передней камеры, расположенной против зрачка: здесь она достигает 3-3,5 мм. Объем передней камеры 0,2-0,4 см .
Задняя камера (camera posterior) расположена позади так называемой иридо-хрусталиковой диафрагмы (lens-iris diaphragma), непрерывность которой нарушается только узкой капиллярной щелью между зрачковым краем радужной оболочки и передней поверхностью хрусталика. В норме эта щель служит местом сообщения передней и задней камер. Таким образом, радужка является передней стенкой задней камеры. Наружной стенкой служит цилиарное тело, задней – передняя поверхность стекловидного тела. Внутреннюю стенку образуют экватор хрусталика и предэкваториальные зоны передней и задней поверхностей хрусталика. Все пространство задней камеры пронизано фибриллами ресничного пояска, которые поддерживают хрусталик в подвешенном состоянии и соединяют его с ресничным телом. Камеры глаза заполнены водянистой влагой – прозрачной бесцветной жидкостью плотностью 1,005-1,007 с показателем преломления 1,33.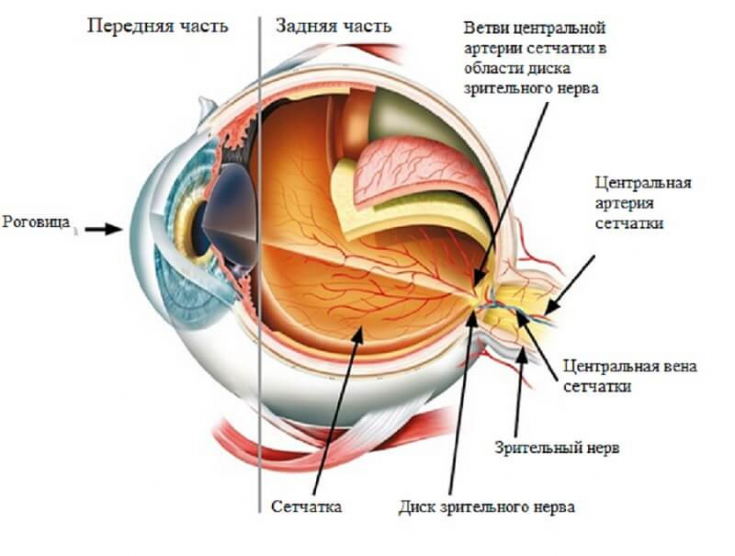 Количество влаги у человека не превышает 0,2-0,5 мл. Влага содержит главным образом соли в растворе (0,7-0,9%), следы белка (0,02%) глюкозу, аскорбиновую кислоту. Она приносит питательные вещества и кислород для бессосудистых роговицы и хрусталика и уносит из глаза отработанные продукты обмена.
Количество влаги у человека не превышает 0,2-0,5 мл. Влага содержит главным образом соли в растворе (0,7-0,9%), следы белка (0,02%) глюкозу, аскорбиновую кислоту. Она приносит питательные вещества и кислород для бессосудистых роговицы и хрусталика и уносит из глаза отработанные продукты обмена.
Хрусталик (lens cristallina) является частью светопреломляющего аппарата глаза. Его оптическая сила около 19 дптр. Хрусталик является чисто эпителиальным образованием. У новорожденных и детей он прозрачен, бесцветен, имеет почти шаровидную форму и мягкую консистенцию. У взрослых хрусталик по форме напоминает двояковыпуклую линзу с более плоской передней и более выпуклой задней поверхностью. Хрусталик прозрачен, но обладает слегка желтоватым цветом, насыщенность которого с возрастом увеличивается. Центр передней поверхности хрусталика называется передним полюсом, соответственно ему на задней поверхности – задний полюс. Линия, их соединяющая, представляет ось хрусталика, линия перехода передней поверхности хрусталика в заднюю – экватор. Толщина хрусталика колеблется от 3,6 до 5 мм, диаметр его от 9 до 10 мм. Гистологически в хрусталике различают капсулу, субкапсулярный эпителий и вещество хрусталика. Капсула хрусталика одевает снаружи весь хрусталик. Передняя капсула (11-19 мкм) значительно толще задней (5-7 мкм). Капсула хрусталика прозрачна и гомогенна. Под передней капсулой располагается однослойный шестигранный эпителий с округлыми ядрами. Функция его – обеспечить питание хрусталика. Эпителий простирается до экватора, где клетки его принимают вытянутую форму и, оставаясь в контакте с капсулой хрусталика, значительно удлиняются по направлению к центру хрусталика, образуя шестигранные его волокна. Задняя капсула хрусталика эпителия не имеет. Сравнительно незначительное возрастное увеличение размеров хрусталика объясняется склерозом ядра хрусталика в результате качественных возрастных изменений волокон его центральных отделов (их гомогенизации, уплотнения). Хрусталик взрослого неоднороден по своей плотности. В нем различают мягкие периферические слои – корковое вещество, кору хрусталика (cortex), и центральную, плотную его часть – ядро (nucleus).
Толщина хрусталика колеблется от 3,6 до 5 мм, диаметр его от 9 до 10 мм. Гистологически в хрусталике различают капсулу, субкапсулярный эпителий и вещество хрусталика. Капсула хрусталика одевает снаружи весь хрусталик. Передняя капсула (11-19 мкм) значительно толще задней (5-7 мкм). Капсула хрусталика прозрачна и гомогенна. Под передней капсулой располагается однослойный шестигранный эпителий с округлыми ядрами. Функция его – обеспечить питание хрусталика. Эпителий простирается до экватора, где клетки его принимают вытянутую форму и, оставаясь в контакте с капсулой хрусталика, значительно удлиняются по направлению к центру хрусталика, образуя шестигранные его волокна. Задняя капсула хрусталика эпителия не имеет. Сравнительно незначительное возрастное увеличение размеров хрусталика объясняется склерозом ядра хрусталика в результате качественных возрастных изменений волокон его центральных отделов (их гомогенизации, уплотнения). Хрусталик взрослого неоднороден по своей плотности. В нем различают мягкие периферические слои – корковое вещество, кору хрусталика (cortex), и центральную, плотную его часть – ядро (nucleus). Особенностью химического состава хрусталика является высокий процент (свыше 35) содержащихся в нем белковых веществ. Хрусталик не имеет сосудов. Обмен веществ происходит путем диффузии и осмоса, причем передняя капсула хрусталика играет роль полупроницаемой перепонки. В питании участвует субкапсулярный эпителий.
Особенностью химического состава хрусталика является высокий процент (свыше 35) содержащихся в нем белковых веществ. Хрусталик не имеет сосудов. Обмен веществ происходит путем диффузии и осмоса, причем передняя капсула хрусталика играет роль полупроницаемой перепонки. В питании участвует субкапсулярный эпителий.
Стекловидное тело (corpus vitreum) является частью оптической системы глаза. Оптическая сила его незначительна. Оно выполняет полость глазного яблока, за исключением передней и задней камер глаза, и таким образом способствует сохранению его тургора и формы. Объем стекловидного тела взрослого человека 4 мл. Оно состоит из плотного остова и жидкости, причем на долю воды приходится около 99% всего состава стекловидного тела. Тем не менее, вязкость стекловидного тела в несколько десятков раз выше вязкости воды. Вязкость стекловидного тела, являющегося гелеобразной средой, зависит от содержания в его остове особых белков – витрозина и муцина. С мукополисахаридами связана гиалуроновая кислота, играющая важную роль в поддержании тургора глаза. По химическому составу стекловидное тело очень сходно с камерной влагой, а также со спинномозговой жидкостью. При потере оно не регенерирует и замещается внутриглазной жидкостью. Стекловидное тело прикрепляется к окружающим его отделам глаза в нескольких местах. Главное место прикрепления называется основой, или базисом, стекловидного тела. Основа представляет собой кольцо, выступающее несколько кпереди от зубчатой линии. В области базиса стекловидное тело прочно связано с ресничным эпителием. Второе по прочности место прикрепления стекловидного тела – к задней капсуле хрусталика – называется гиалоидо-хрусталиковой связкой. Третье заметное место прикрепления стекловидного тела приходится на область диска зрительного нерва и по размерам соответствует примерно площади диска зрительного нерва. Это место прикрепления наименее прочное из трех перечисленных. Существуют также места более слабого прикрепления стекловидного тела в области экватора глазного яблока. Большая плотность переднего и заднего пограничного слоев зависит от имеющихся здесь несколько более густо расположенных нитей остова стекловидного тела.
По химическому составу стекловидное тело очень сходно с камерной влагой, а также со спинномозговой жидкостью. При потере оно не регенерирует и замещается внутриглазной жидкостью. Стекловидное тело прикрепляется к окружающим его отделам глаза в нескольких местах. Главное место прикрепления называется основой, или базисом, стекловидного тела. Основа представляет собой кольцо, выступающее несколько кпереди от зубчатой линии. В области базиса стекловидное тело прочно связано с ресничным эпителием. Второе по прочности место прикрепления стекловидного тела – к задней капсуле хрусталика – называется гиалоидо-хрусталиковой связкой. Третье заметное место прикрепления стекловидного тела приходится на область диска зрительного нерва и по размерам соответствует примерно площади диска зрительного нерва. Это место прикрепления наименее прочное из трех перечисленных. Существуют также места более слабого прикрепления стекловидного тела в области экватора глазного яблока. Большая плотность переднего и заднего пограничного слоев зависит от имеющихся здесь несколько более густо расположенных нитей остова стекловидного тела. При электронной микроскопии установлено, что стекловидное тело имеет фибриллярную структуру. Фибриллы имеют величину около 25 мм. Достаточно изучена топография гиалоидного, или клокетова, канала, через который в эмбриональном периоде от диска зрительного нерва к задней капсуле хрусталика проходит артерия стекловидного тела (a. hyaloidea). Ко времени рождения она исчезает, а гиалоидный канал сохраняется в виде узкой трубочки. Канал имеет извилистый S-образный ход. В середине стекловидного тела гиалоидный канал поднимается кверху, а в заднем отделе располагается горизонтально.
При электронной микроскопии установлено, что стекловидное тело имеет фибриллярную структуру. Фибриллы имеют величину около 25 мм. Достаточно изучена топография гиалоидного, или клокетова, канала, через который в эмбриональном периоде от диска зрительного нерва к задней капсуле хрусталика проходит артерия стекловидного тела (a. hyaloidea). Ко времени рождения она исчезает, а гиалоидный канал сохраняется в виде узкой трубочки. Канал имеет извилистый S-образный ход. В середине стекловидного тела гиалоидный канал поднимается кверху, а в заднем отделе располагается горизонтально.
Роговица, водянистая влага камер, хрусталик и стекловидное тело образуют прозрачные среды глаза.
Глазница (orbita) – костное вместилище для глаза. Она имеет форму четырехгранной пирамиды, обращенной своим основанием кпереди и кнаружи, вершиной – кзади и кнутри. Длина передней оси орбиты 4-5 см, высота в области входа 3,5 см, ширина. 4 см. Объем орбиты 30 см . В глазнице различают четыре стенки: внутреннюю, верхнюю, наружную, нижнюю.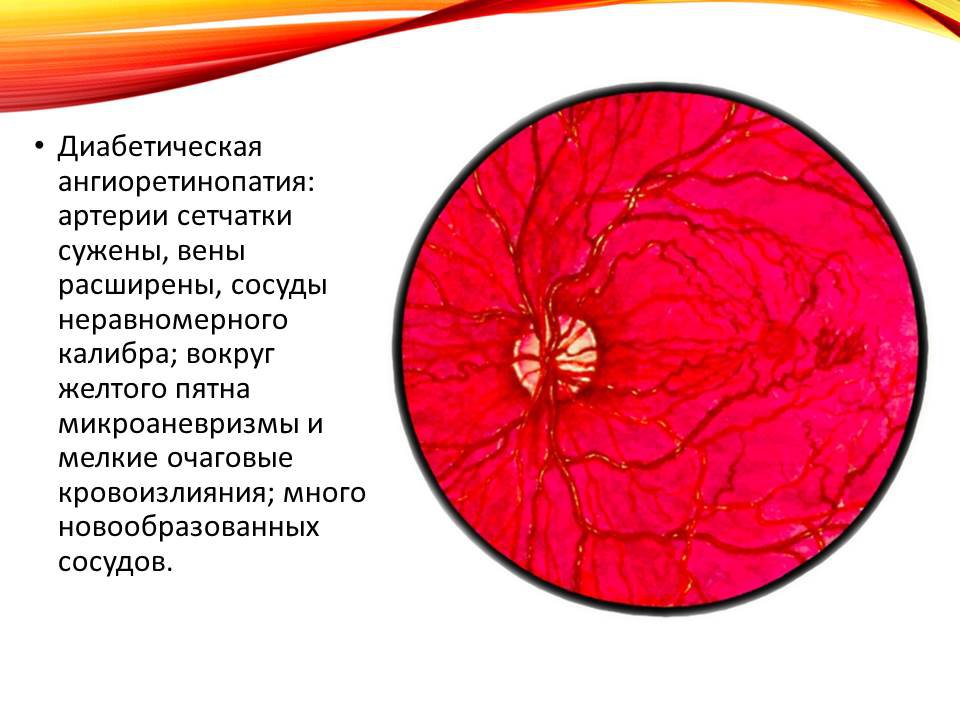 Внутренняя стенка самая сложная и тонкая. Ее образуют спереди слезная кость, примыкающая к лобному отростку верхней челюсти, орбитальная пластинка решетчатой кости, передняя часть клиновидной кости. На поверхности слезной кости имеется ямка для слезного мешка. От ямки начинается слезно-носовой костный канал, который открывается в нижнем носовом ходу. Внутренняя стенка отделяет орбиту от решетчатой пазухи. Между орбитальной пластинкой решетчатой кости и лобной костью находятся передние и задние решетчатые отверстия. Верхнюю стенку орбиты составляют орбитальная часть лобной кости, и малое крыло основной кости. У верхневнутреннего угла орбиты в толще лобной кости находится лобная пазуха. На границе внутренней и средней трети верхнего орбитального края имеется супраорбитальное отверстие, или вырезка, – место выхода одноименных артерий и нерва. На 5 мм кзади от вырезки располагается костный блоковидный шип (trochlea), через который перекидывается сухожилие верхней косой мышцы. У наружного края верхней стенки есть ямка – вместилище для слезной железы.
Внутренняя стенка самая сложная и тонкая. Ее образуют спереди слезная кость, примыкающая к лобному отростку верхней челюсти, орбитальная пластинка решетчатой кости, передняя часть клиновидной кости. На поверхности слезной кости имеется ямка для слезного мешка. От ямки начинается слезно-носовой костный канал, который открывается в нижнем носовом ходу. Внутренняя стенка отделяет орбиту от решетчатой пазухи. Между орбитальной пластинкой решетчатой кости и лобной костью находятся передние и задние решетчатые отверстия. Верхнюю стенку орбиты составляют орбитальная часть лобной кости, и малое крыло основной кости. У верхневнутреннего угла орбиты в толще лобной кости находится лобная пазуха. На границе внутренней и средней трети верхнего орбитального края имеется супраорбитальное отверстие, или вырезка, – место выхода одноименных артерий и нерва. На 5 мм кзади от вырезки располагается костный блоковидный шип (trochlea), через который перекидывается сухожилие верхней косой мышцы. У наружного края верхней стенки есть ямка – вместилище для слезной железы. Наружную стенку составляют лобный отросток скуловой кости, скуловой отросток лобной кости, большое крыло клиновидной кости. Нижняя стенка орбиты представлена верхней челюстью, скуловой костью и глазничным отростком небной кости. Она отделяет орбиту от челюстной пазухи. Таким образом, глазница с трех сторон контактирует с пазухами носа, откуда нередко в нее распространяются патологические процессы.
Наружную стенку составляют лобный отросток скуловой кости, скуловой отросток лобной кости, большое крыло клиновидной кости. Нижняя стенка орбиты представлена верхней челюстью, скуловой костью и глазничным отростком небной кости. Она отделяет орбиту от челюстной пазухи. Таким образом, глазница с трех сторон контактирует с пазухами носа, откуда нередко в нее распространяются патологические процессы.
На границе верхней и нижней стенок в глубине глазницы имеется верхняя глазничная щель. Через нее проникают все глазодвигательные нервы, I ветвь тройничного нерва, а также покидает орбиту верхняя глазничная вена.
В нижненаружном углу глазницы между большим крылом клиновидной кости и верхней челюстью располагается нижняя глазничная щель, соединяющая орбиту с крылонебной ямкой. Щель закрыта плотной фиброзной перепонкой, включающей гладкие мышечные волокна; через нее проникает в орбиту нижнеорбитальный нерв и уходит нижнеглазничная вена. У вершины глазницы, в малом крыле основной кости, проходит канал зрительного нерва, который открывается в среднюю черепную ямку. Через этот канал уходит из орбиты зрительный нерв и проникает в орбиту a. ophthalmica.
Через этот канал уходит из орбиты зрительный нерв и проникает в орбиту a. ophthalmica.
Изнутри орбиту выстилает надкостница, которая плотно сращена с костями только по краю и в глубине орбиты, поэтому при патологических состояниях легко отслаивается. Вход в орбиту закрывает тарзоорбитальная фасция, или septum orbitale. Она прикрепляется к краям орбиты и хрящей век. У краев орбиты тарзоорбитальная фасция находится в тесной связи с тонкой соединительнотканной перепонкой, одевающей глазное яблоко, как сумкой (vagina bulbi, или тенонова капсула). Впереди эта сумка вплетается в субконъюнктивальную ткань. Она как бы делит орбиту на два отдела – передний и задний. В переднем располагается глазное яблоко и окончания мышц, для которых фасция образует влагалище. В заднем отделе орбиты находится зрительный нерв, мышцы, сосудисто-нервные образования и жировая клетчатка. Между фасцией глаза и глазным яблоком имеется капиллярная щель с межтканевой жидкостью, что позволяет глазному яблоку свободно вращаться, подобно шаровидному суставу.
В глазнице, помимо названных фасций, находятся соединительнотканные связки, удерживающие глазное яблоко в подвешенном состоянии.
Глазодвигательные мышцы.
К глазодвигательным мышцам относятся четыре прямые – верхняя, нижняя, наружная и внутренняя и две косые – верхняя и нижняя. Все мышцы (кроме нижней косой) начинаются от сухожильного кольца, соединенного с периостом орбиты вокруг канала зрительного нерва. Они идут вперед расходящимся пучком, образуя мышечную воронку, прободают тенонову капсулу и прикрепляются к склере: внутренняя прямая мышца – на расстоянии 5,5 мм от роговицы, нижняя – 6,5 мм, наружная – 7 мм, верхняя – 8 мм. Линия прикрепления сухожилий внутренней и наружной прямых мышц идет параллельно лимбу, что обусловливает чисто боковые движения. Внутренняя прямая мышца поворачивает глаз кнутри, а наружная – кнаружи. Линия прикрепления верхней и нижней прямых мышц располагается косо: височный конец отстоит от лимба дальше, чем носовой. Такое прикрепление обеспечивает поворот не только кверху и книзу, но одномоментно и кнутри. Следовательно, верхняя прямая мышца обеспечивает поворот глаза кверху и кнутри, нижняя прямая – книзу и кнутри. Верхняя косая мышца идет также от сухожильного кольца канала зрительного нерва, направляется затем кверху и кнутри, перебрасывается через костный блок орбиты, поворачивает назад к глазному яблоку, проходит под верхней прямой мышцей и веером прикрепляется позади экватора. Верхняя косая мышца при сокращении поворачивает глаз книзу и кнаружи. Нижняя косая мышца берет начало от надкостницы орбиты (нижневнутренний край), проходит под нижней прямой мышцей и прикрепляется к склере позади экватора. При сокращении эта мышца поворачивает глаз кверху и кнаружи.
Следовательно, верхняя прямая мышца обеспечивает поворот глаза кверху и кнутри, нижняя прямая – книзу и кнутри. Верхняя косая мышца идет также от сухожильного кольца канала зрительного нерва, направляется затем кверху и кнутри, перебрасывается через костный блок орбиты, поворачивает назад к глазному яблоку, проходит под верхней прямой мышцей и веером прикрепляется позади экватора. Верхняя косая мышца при сокращении поворачивает глаз книзу и кнаружи. Нижняя косая мышца берет начало от надкостницы орбиты (нижневнутренний край), проходит под нижней прямой мышцей и прикрепляется к склере позади экватора. При сокращении эта мышца поворачивает глаз кверху и кнаружи.
Иннервация мышц глаза осуществляется глазодвигательным, блоковым и отводящим нервами. Верхняя косая мышца иннервируется блоковым нервом, наружная прямая получает иннервацию от отводящего нерва. Все остальные мышцы иннервирует глазодвигательный нерв.
Веки (palpebrae) в виде подвижных заслонок прикрывают переднюю поверхность глазного яблока, защищая его тем самым от вредных внешних воздействий. Скользя по глазу при мигательных движениях, они равномерно распределяют слезу и поддерживают необходимую влажность роговой оболочки и конъюнктивы и, кроме того, смывают с поверхности глаза попавшие мелкие инородные тела и способствуют их удалению.
Скользя по глазу при мигательных движениях, они равномерно распределяют слезу и поддерживают необходимую влажность роговой оболочки и конъюнктивы и, кроме того, смывают с поверхности глаза попавшие мелкие инородные тела и способствуют их удалению.
Обычное постоянное мигание во время бодрствования совершается рефлекторно. Оно происходит в ответ на раздражение многочисленных нервных окончаний при малейшем подсыхании эпителия роговицы. При яркой вспышке света, пребывании в атмосфере едких паров и газов, малейшем прикосновении к ресницам или внезапно появившейся угрозе повреждения также рефлекторно происходит плотное смыкание век.
Края век соединяются у наружного и внутреннего концов, образуя глазную щель миндалевидной формы. Наружный угол глазной щели острый, внутренний притуплен подковообразным изгибом. Этот изгиб ограничивает пространство, называемое слезным озером, в котором находятся слезное мясцо – небольшой бугорок розового цвета, а тотчас латеральнее его – полулунная складка утолщенной слизистой оболочки. Эти образования являются рудиментами третьего века.
Эти образования являются рудиментами третьего века.
Длина глазной щели у взрослых около 30 мм, ширина, от 8 до 15 мм. При спокойном взгляде прямо перед собой верхнее веко слегка прикрывает верхний сегмент роговицы, в то время как нижнее веко не доходит до лимба на 1-2 мм.
Форма и ширина глазных щелей обычно изменяются при различных эмоциональных состояниях, раздражении глаза ветром, сильным светом. Сужение и изменение формы глазной щели сопутствуют различным заболеваниям глазного яблока и его придаточных органов.
Свободные края век имеют толщину около 2 мм и при смыкании глазной щели плотно прилегают друг к другу. Веко имеет переднее, слегка сглаженное ребро, из которого растут ресницы, и заднее, более острое ребро, обращенное и плотно прилегающее к глазному яблоку. По всей длине века между передним и задним ребром имеется полоска ровной поверхности, которая называется интермаргинальным пространством.
Кожа век очень тонкая и легко собирается в складки. Она имеет нежные пушковые волоски, сальные и потовые железы.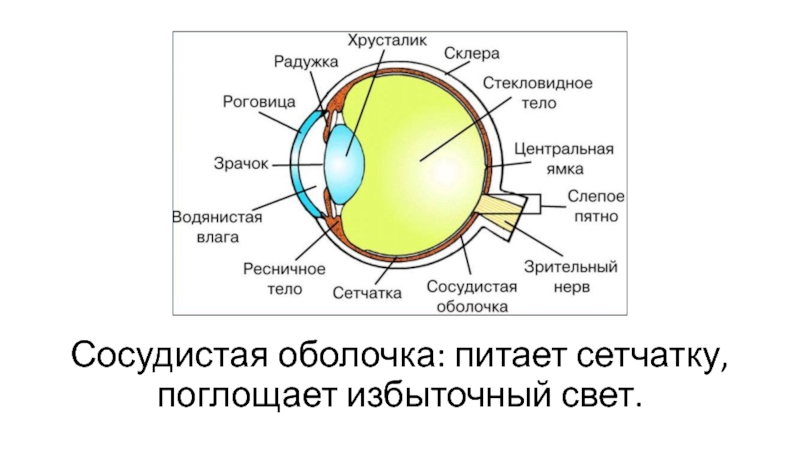 Подкожная клетчатка очень рыхлая и почти совершенно лишена жира. Этим объясняется легкость возникновения отеков век при ушибах, местных воспалительных процессах, заболеваниях сердечно-сосудистой системы, почек и других общих заболеваниях.
Подкожная клетчатка очень рыхлая и почти совершенно лишена жира. Этим объясняется легкость возникновения отеков век при ушибах, местных воспалительных процессах, заболеваниях сердечно-сосудистой системы, почек и других общих заболеваниях.
Под кожей расположена круговая мышца век, в которой различают орбитальную и пальпебральную части. Волокна орбитальной части начинаются от лобного отростка верхней челюсти на внутренней стенке орбиты и, сделав полный круг вдоль края орбиты, прикрепляются у места своего начала. Волокна пальпебральной части не имеют кругового направления и перекидываются дугообразно между внутренней и наружной связками век. Их сокращение вызывает смыкание глазной щели во время сна и при мигании. При зажмуривании происходит сокращение обеих частей мышцы.
Орбикулярная мышца иннервируется лицевым нервом, при параличе которого наблюдается лагофтальм – постоянно открытый глаз из-за невозможности смыкания век.
Позади пальпебральной части орбикулярной мышцы находится плотная соединительнотканная пластинка, которая называется хрящом век (tarsus), хотя и не содержит хрящевых клеток.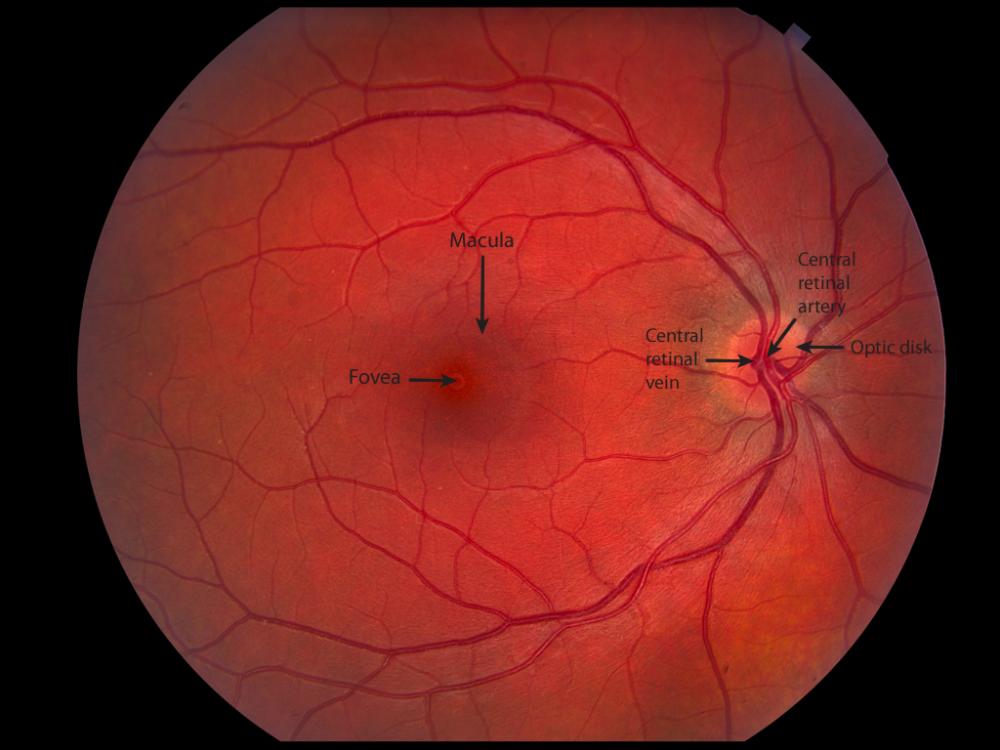 Хрящ служит остовом век и за счет своей небольшой выпуклости придает им соответствующую форму. По орбитальному краю хрящи обоих век соединяются с краем орбиты плотной тарзоорбитальной фасцией, которая служит топографической границей орбиты. Содержимым орбиты являются ткани, лежащие позади фасции.
Хрящ служит остовом век и за счет своей небольшой выпуклости придает им соответствующую форму. По орбитальному краю хрящи обоих век соединяются с краем орбиты плотной тарзоорбитальной фасцией, которая служит топографической границей орбиты. Содержимым орбиты являются ткани, лежащие позади фасции.
В толще хряща перпендикулярно краю века заложены мейбомиевы железы, продуцирующие жировой секрет. Выводные протоки их выходят точечными отверстиями в интермаргинальное пространство, где они правильным рядом располагаются вдоль заднего ребра века. У края века эти железы переплетаются волокнами орбикулярной мышцы. Жировой секрет мейбомиевых желез препятствует переливанию слезы через край века и направляет ее кнутри в слезное озеро. Такая смазка предохраняет кожу от мацерации и при закрытой глазной щели создает ее полную герметизацию.
Тончайшая пленка жирового секрета прикрывает капиллярный слой слезы на поверхности роговицы, задерживая его испарение. Вдоль переднего ребра века в 2-3 ряда растут ресницы. На верхнем веке они обычно значительно длиннее, чем на нижнем. Их больше и по количеству. Около корня каждой ресницы располагаются сальные железки и видоизмененные потовые железы, выводные протоки которых открываются в волосяные мешочки ресниц.
На верхнем веке они обычно значительно длиннее, чем на нижнем. Их больше и по количеству. Около корня каждой ресницы располагаются сальные железки и видоизмененные потовые железы, выводные протоки которых открываются в волосяные мешочки ресниц.
По верхнему орбитальному краю к хрящу прикрепляется мышца, поднимающая верхнее веко, которая начинается от надкостницы орбиты в области зрительного отверстия. Эта мышца идет вдоль верхней стенки орбиты вперед и у верхнего края орбиты переходит в широкое сухожилие. Передние волокна сухожилия прикрепляются к коже века. Волокна средней части сухожилия прикрепляются к хрящу, а волокна задней части – к конъюнктиве верхней переходной складки. Средняя часть является собственно окончанием особой мышцы, состоящей из гладких волокон. Такое стройное распределение сухожилий мышцы, поднимающей верхнее веко, обеспечивает одновременное поднимание всех частей века: кожи, хряща, конъюнктивы верхней переходной складки. Две ножки мышцы, поднимающей верхнее веко, иннервируются глазодвигательным нервом, средняя ее часть, состоящая из гладких волокон, – симпатическим нервом.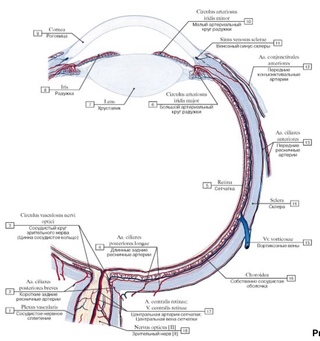 При параличе симпатического нерва наблюдается небольшой птоз, в то время как паралич глазодвигательного нерва приводит к полному опущению века. Задняя поверхность века покрыта конъюнктивой, плотно спаянной с хрящом.
При параличе симпатического нерва наблюдается небольшой птоз, в то время как паралич глазодвигательного нерва приводит к полному опущению века. Задняя поверхность века покрыта конъюнктивой, плотно спаянной с хрящом.
Конъюнктива и слезные органы.
Конъюнктива (conjunctiva), или соединительная оболочка – это тонкая оболочка, выстилающая заднюю поверхность век и глазное яблоко вплоть до роговицы. Собственно передний прозрачный эпителий роговицы вместе с подлежащей под ним пограничной пластинкой эмбриогенетически также относится к конъюнктиве. При закрытой глазной щели соединительная оболочка образует замкнутую полость – конъюнктивальный мешок – узкое щелевидное пространство между веками и глазом. Часть конъюнктивы, покрывающая заднюю поверхность век, называют конъюнктивой век; часть, покрывающую передний сегмент глазного яблока, – конъюнктивой глазного яблока или склеры. В той части, где конъюнктива век, образуя своды, переходит на глазное яблоко, ее называют конъюнктивой переходных складок, или сводом. К конъюнктиве относятся также рудимент третьего века – вертикальная полулунная складка, прикрывающая глазное яблоко у внутреннего угла глазной щели, и слезное мясцо – образование, по строению близкое к коже.
К конъюнктиве относятся также рудимент третьего века – вертикальная полулунная складка, прикрывающая глазное яблоко у внутреннего угла глазной щели, и слезное мясцо – образование, по строению близкое к коже.
Конъюнктива выполняет важные физиологические функции. Высокий уровень чувствительной иннервации обеспечивает защитную роль: при попадании мельчайшей соринки появляется чувство инородного тела, усиливается секреция слезы, учащаются мигательные движения, в результате чего инородное тело механически удаляется из конъюнктивальной полости. Секрет конъюнктивальных желез, постоянно смачивая поверхность глазного яблока, играет роль смазки, уменьшающей трение при его движениях. Кроме того, этот секрет выполняет трофическую функцию роговой оболочки. Барьерная функция конъюнктивы осуществляется за счет обилия лимфоидных элементов в подслизистой оболочке аденоидной ткани.
Слезные органы по выполняемой функции и анатомотопографическому расположению делятся на слезосекреторный и слезоотводящий аппараты. К секреторному аппарату относятся слезная железа и ряд добавочных мелких железок, рассеянных в сводах конъюнктивы.
К секреторному аппарату относятся слезная железа и ряд добавочных мелких железок, рассеянных в сводах конъюнктивы.
Слезная железа (glandula lacrimalis) располагается под верхненаружным краем орбиты в одноименной ямке. Плоским листком тарзоорбитальной фасции слезная железа разделяется на большую – орбитальную и меньшую пальпебральную части. Выводные протоки орбитальной части железы проходят между дольками пальпебральной и вместе с ее протоками (общим числом 15-20) мельчайшими отверстиями открываются в наружной половине верхнего конъюнктивального свода. Кровоснабжается слезная железа слезной артерией, являющейся ветвью глазничной артерии. Иннервация слезной железы сложная: чувствительную иннервацию обеспечивает слезный нерв, исходящий из I ветви тройничного нерва, помимо этого, железа имеет парасимпатические и симпатические нервные волокна.
Слеза представляет собой прозрачную жидкость слабощелочной реакции плотностью 1,008. Химический состав слезы: воды 97,8%, солей 1,8%, остальную часть составляют белки, липиды, мукополисахариды и другие органические компоненты.
Слезные органы выполняют важнейшую функцию. Слеза необходима для постоянного увлажнения роговицы, повышающего ее оптические свойства, и для механического вымывания попавшей в глаз пыли. Благодаря содержанию воды, солей, белковых и липидных фракций слеза выполняет важную для роговой оболочки трофическую функцию. Особое белковое вещество лизоцим обладает выраженным бактерицидным действием.
В нормальном состоянии для смачивания глазного яблока требуется незначительное количество слезы (0,4-1 мл за сутки), вырабатываемой конъюнктивальными добавочными слезными железами. Слезная железа вступает в действие лишь в особых случаях: при попадании в глаз частиц из окружающей среды, контакте с раздражающими газами, действии ослепляющего света, усиленном высыхании, раздражении слизистой оболочки рта или носа, сильной боли и эмоциональных состояниях. Слеза, поступающая из слезных желез, благодаря мигательным движениям век и силам капиллярного натяжения равномерно распределяется по поверхности глазного яблока. Узкая полоска слезы между задним ребром века и глазным яблоком называется слезным ручьем. Слеза собирается в углублении конъюнктивальной полости у внутреннего угла глазной щели – слезном озере. Отсюда она отводится в полость носа через слезоотводящие пути, которые включают слезные точки, слезные канальцы, слезный мешок и носослезный канал.
Узкая полоска слезы между задним ребром века и глазным яблоком называется слезным ручьем. Слеза собирается в углублении конъюнктивальной полости у внутреннего угла глазной щели – слезном озере. Отсюда она отводится в полость носа через слезоотводящие пути, которые включают слезные точки, слезные канальцы, слезный мешок и носослезный канал.
Слезные точки (по одной на каждом веке) помещаются на вершинах возвышений – слезных сосочков, у медиального угла глазной щели по заднему ребру интермаргинального пространства. Они обращены к глазному яблоку, плотно примыкая к нему в области слезного озера. Слезные точки переходят в слезные канальцы, имеющие вертикальные и горизонтальные колена. Длина канальцев 8-10 мм. Горизонтальные части канальцев идут позади внутренней спайки век и впадают в слезный мешок на его латеральной стороне. Слезный мешок представляет собой закрытую сверху цилиндрическую полость длиной 10-12 мм и диаметром 3-4 мм. Он помещается в слезной ямке. Это костное углубление на стыке лобного отростка верхней челюсти со слезной костью спереди ограничено слезным передним гребешком, принадлежащим лобному отростку верхней челюсти, сзади – задним слезным гребешком слезной кости.
Слезный мешок книзу переходит в носослезный канал, открывающийся под нижней носовой раковиной. Длина его превосходит длину костного канала и колеблется от 14 до 20 мм, ширина равна 2-2,5 мм. Слизистая оболочка мешка и канала выстлана цилиндрическим эпителием, который имеет бокаловидные клетки, продуцирующие слизь. Подслизистый слой богат аденоидной тканью. По ходу слезных канальцев, слезного мешка и носослезных каналов имеются изгибы, сужения и клапанные складки. Они постоянны в устье канальцев, в месте перехода мешка в носослезный канал, у выхода носослезного канала, чем объясняется столь частая локализация стриктур и облитераций в указанных местах.
В механизме слезоотведения придают важное значение ряду факторов. Главным из них является активная присасывающая способность канальцев, в стенках которых заложены мышечные волокна. Помимо этого, играют роль сифонное действие слезоотводящей системы, давление на слезу сжатых век при замкнутой конъюнктивальной полости, капиллярные силы, присасывающее действие носового дыхания, изменение просвета мешка при сокращении орбикулярной мышцы и др.
Кровоснабжение глазного яблока и его придатков.
Основным коллектором питания глаза и орбиты является глазничная артерия (a. ophthalmica) – ветвь внутренней сонной артерии. Проникая в орбиту через канал зрительного нерва, глазничная артерия ложится между стволом зрительного нерва, наружной прямой мышцей, затем поворачивает кнутри, образует дугу, обходя зрительный нерв сверху, иногда снизу, и на внутренней стенке орбиты распадается на концевые ветви, которые, прободая тарзоорбитальную фасцию, выходят за пределы глазницы.
Кровоснабжение глазного яблока осуществляется следующими ветвями глазничной артерии:
- 1) центральной артерией сетчатки;
- 2) задними – длинными и короткими – ресничными артериями;
- 3) передними ресничными артериями – конечными ветвями мышечных артерий.
Отделившись от дуги глазничной артерии, центральная артерия сетчатки направляется вдоль зрительного нерва. На расстоянии 10-12 мм от глазного яблока она проникает через оболочки нерва в его толщу, где идет по его оси и входит в глаз в центре диска зрительного нерва.![]() На диске артерия делится на две ветви – верхнюю и нижнюю, которые в свою очередь делятся на носовые и височные ветви.
На диске артерия делится на две ветви – верхнюю и нижнюю, которые в свою очередь делятся на носовые и височные ветви.
Артерии, идущие в височную сторону, дугообразно огибают область желтого пятна. Центральная артерия, питающая сетчатку, относится к системе концевых артерий, не дающих анастомозов к соседним ветвям.
Задние короткие ресничные артерии отходят от ствола глазничной артерии и в заднем отделе глазного яблока, в окружности зрительного нерва, через задние эмиссарии проникают в глаз. Задние короткие ресничные артерии (их бывает 6-12) формируют собственно сосудистую оболочку. Задние длинные ресничные артерии в виде двух стволов проходят в супрахориоидальном пространстве с носовой и височной сторон и направляются кпереди. В области передней поверхности ресничного тела каждая из артерий разделяется на две ветви, которые дугообразно загибаются и, сливаясь, образуют большой артериальный круг радужной оболочки. В образовании большого круга принимают участие передние ресничные артерии, которые являются конечными ветвями мышечных артерий. Ветви большого артериального круга снабжают кровью ресничное тело с его отростками и радужную оболочку. В радужной оболочке ветви имеют радиальное направление до самого зрачкового края.
Ветви большого артериального круга снабжают кровью ресничное тело с его отростками и радужную оболочку. В радужной оболочке ветви имеют радиальное направление до самого зрачкового края.
От передних и задних длинных ресничных артерий (еще до их слияния) отделяются возвратные веточки, которые направляются кзади и анастомозируют с ветвями коротких задних ресничных артерий. Таким образом, хориоидея получает кровь из задних коротких ресничных артерий, а радужная оболочка и ресничное тело – из передних и длинных задних ресничных артерий.
Следует подчеркнуть, что задние и передние ресничные артерии принимают участие в кровоснабжении не только сосудистого тракта, но и склеры.
Мышечные артерии проникают внутрь мышц. После прикрепления прямых мышц к склере сосуды покидают мышцы и в виде передних ресничных артерий у лимба проходят внутрь глаза, где принимают участие в образовании большого круга кровоснабжения радужки.
Передние ресничные артерии дают сосуды к лимбу, эписклере и конъюнктиве вокруг лимба.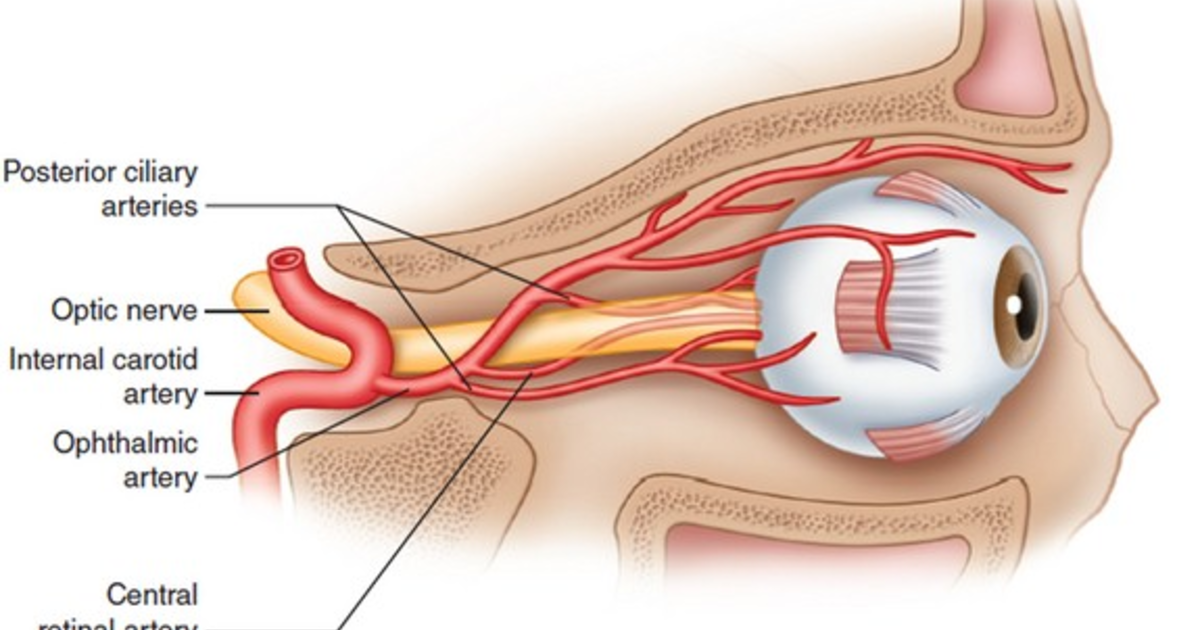 Лимбальные сосуды образуют краевую петлистую сеть из двух слоев – поверхностного и глубокого. Поверхностный слой кровоснабжает эписклеру и конъюнктиву, глубокий питает склеру. И та, и другая сеть принимает участие в питании соответствующих слоев роговицы.
Лимбальные сосуды образуют краевую петлистую сеть из двух слоев – поверхностного и глубокого. Поверхностный слой кровоснабжает эписклеру и конъюнктиву, глубокий питает склеру. И та, и другая сеть принимает участие в питании соответствующих слоев роговицы.
К внеглазным артериям, не участвующим в кровоснабжении глазного яблока относятся конечные ветви глазничной артерии: надблоковая артерия и артерия спинки носа, а также слезная, надглазничная артерии, передние и задние решетчатые артерии.
Надблоковая артерия идет вместе с блоковым нервом, выходит на кожу лба и кровоснабжает медиальные отделы кожи и мышцы лба. Ее ветви анастомозируют с ветвями одноименной артерии противоположной стороны. Артерия спинки носа, выходя из орбиты, залегает под внутренней спайкой век, отдает ветвь слезному мешку и спинке носа. Здесь она соединяется с a. angularis, образуя анастомоз между системами внутренней и наружной сонных артерий.
Надглазничная артерия проходит под крышей орбиты над мышцей, поднимающей верхнее веко, огибает надглазничный край в области надглазничной вырезки, направляется к коже лба и отдает веточки к круговой мышце.
Слезная артерия отходит от начальной дуги глазничной артерии, проходит между наружной и верхней прямыми мышцами глаза, кровоснабжает слезную железу и отдает веточки к наружным отделам верхнего и нижнего века. К внутренним отделам верхнего и нижнего века кровь приносят ветви решетчатой артерии.
Венозное кровообращение осуществляется двумя глазничными венами – v. ophthalmica superior и v. ophthalmica inferior.
Из радужки и ресничного тела венозная кровь оттекает в основном в передние ресничные вены. Отток венозной крови из собственно сосудистой оболочки осуществляется через водоворотные вены. Образуя причудливую систему, водоворотные вены заканчиваются основными стволами, которые покидают глаз через косые склеральные каналы позади экватора по бокам вертикального меридиана. Водоворотных вен четыре, иногда их число достигает шести. Верхняя глазничная вена образуется в результате слияния всех вен, сопутствующим артериям, центральной вены сетчатки, передних ресничных, эписклеральных вен и двух водоворотных вен.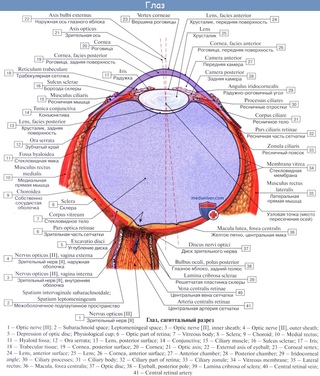 Через угловую вену верхняя глазничная вена анастомозирует с кожными венами лица, покидает орбиту через верхнюю глазничную щель и несет кровь в полость черепа, в венозную пещеристую пазуху. Нижняя глазничная вена складывается из двух нижних водоворотных и некоторых передних ресничных вен. Нередко нижняя глазничная вена соединяется с верхней глазничной в один ствол. В ряде случаев она выходит через нижнюю глазничную щель и впадает в глубокую вену лица (v. facialis profunda). Вены глазницы не имеют клапанов. Отсутствие клапанов при наличии анастомозов между венами орбиты и лица, пазух носа и крылонебной ямки формирует условия для оттока крови в трех направлениях: в пещеристую пазуху, в крылонебную ямку и к венам лица. Это создает возможность распространения инфекции с кожи лица, из пазух носа в глазницу и пещеристую пазуху.
Через угловую вену верхняя глазничная вена анастомозирует с кожными венами лица, покидает орбиту через верхнюю глазничную щель и несет кровь в полость черепа, в венозную пещеристую пазуху. Нижняя глазничная вена складывается из двух нижних водоворотных и некоторых передних ресничных вен. Нередко нижняя глазничная вена соединяется с верхней глазничной в один ствол. В ряде случаев она выходит через нижнюю глазничную щель и впадает в глубокую вену лица (v. facialis profunda). Вены глазницы не имеют клапанов. Отсутствие клапанов при наличии анастомозов между венами орбиты и лица, пазух носа и крылонебной ямки формирует условия для оттока крови в трех направлениях: в пещеристую пазуху, в крылонебную ямку и к венам лица. Это создает возможность распространения инфекции с кожи лица, из пазух носа в глазницу и пещеристую пазуху.
Лимфатические сосуды расположены под кожей век и под конъюнктивой. От верхнего века лимфа оттекает к предушному лимфатическому узлу, а от нижнего – к подчелюстному. При воспалительных процессах век соответствующие регионарные лимфатические узлы припухают и становятся болезненными.
При воспалительных процессах век соответствующие регионарные лимфатические узлы припухают и становятся болезненными.
Нервы глаза и глазницы.
Чувствительная иннервация глаза и тканей орбиты осуществляется I ветвью тройничного нерва – глазным нервом (n. ophthalmicus), который входит в орбиту через верхнюю глазничную щель и разделяется на три ветви – слезную, носоресничную и лобную. Слезный нерв иннервирует слезную железу, наружные отделы конъюнктивы век и глазного яблока, кожу наружного угла верхнего века. Носоресничный нерв отдает веточку к ресничному узлу, три – четыре длинные ресничные веточки к глазному яблоку и направляется в полость носа. Длинные ресничные нервы в количестве трех – четырех подходят к заднему отделу глазного яблока, где прободают склеру. В супрахориоидальном пространстве у ресничного тела они образуют густое сплетение, веточки которого проникают в роговицу, обеспечивая ее центральные части чувствительной иннервацией. Лобный нерв разделяется на две веточки – надглазничную и надблоковую.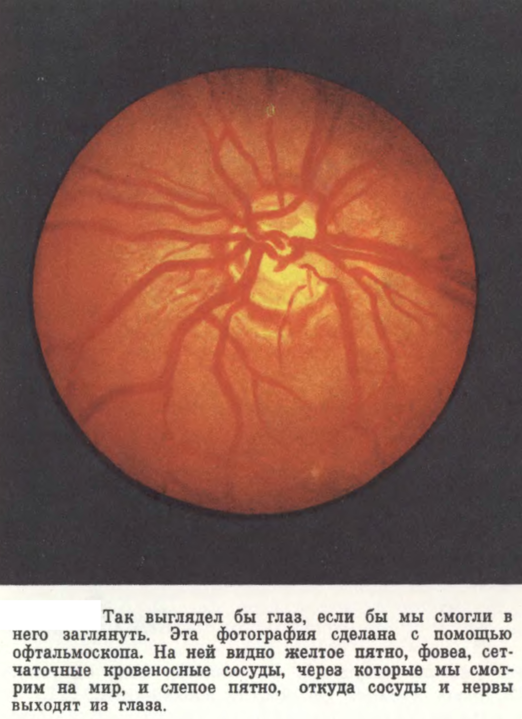 Все веточки, анастомозируя между собой, иннервируют среднюю и внутреннюю часть кожи верхнего века. Ресничный, или цилиарный, узел (ganglion ciliare) является периферическим нервным ганглием. Он расположен в глазнице с наружной стороны зрительного нерва на расстоянии 10-12 мм от заднего полюса глаза. Иногда наблюдаются три-четыре узла, располагающиеся вокруг зрительного нерва.
Все веточки, анастомозируя между собой, иннервируют среднюю и внутреннюю часть кожи верхнего века. Ресничный, или цилиарный, узел (ganglion ciliare) является периферическим нервным ганглием. Он расположен в глазнице с наружной стороны зрительного нерва на расстоянии 10-12 мм от заднего полюса глаза. Иногда наблюдаются три-четыре узла, располагающиеся вокруг зрительного нерва.
В состав ресничного узла входят чувствительные волокна носоресничного нерва, парасимпатические волокна глазодвигательного нерва и симпатические волокна сплетения внутренней сонной артерии. От ресничного узла отходят четыре – шесть коротких ресничных нервов, которые проникают в глазное яблоко через задний отдел склеры и снабжают ткани глаза чувствительными парасимпатическими и симпатическими волокнами. Парасимпатические волокна иннервируют сфинктер зрачка и ресничную мышцу. Симпатические волокна идут к мышце, расширяющей зрачок.
К двигательным нервам относятся n. oculomotorius, n. trochlearis, n. abducens, n.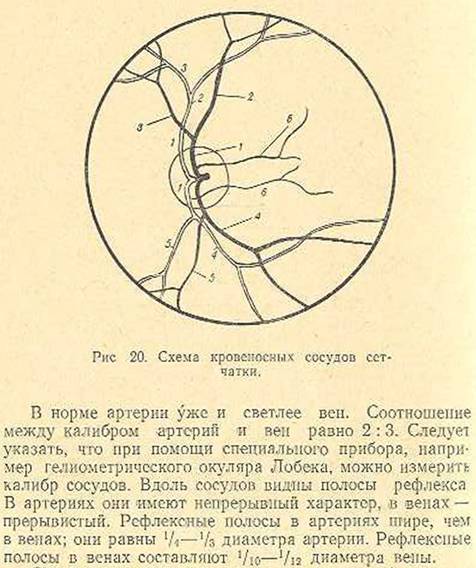 facialis.
facialis.
Окклюзия центральной артерии сетчатки, Vizex
Окклюзия центральной артерии сетчатки (ОЦАС) возникает вследствие острого нарушения кровообращения в системе кровоснабжения сетчатки — центральной артерии сетчатки или ее ветвях.
Симптомы
Часть сетчатки, потерявшая кровоснабжение, перестает функционировать, следовательно, возникает ухудшение зрения, выпадение сектора поля зрения. ОЦАС и ухудшение зрения часто возникает внезапно. Повреждение может быть существенным или частичным, это зависит от локализации, диаметра сосуда и от длительности поражения. Примерно у 10% случаев возникают эпизоды кратковременного преходящего нарушения зрения. При тромбозе ОЦАС нарушению функции зрения могут предшествовать явления фотопсии – световых вспышек.
Причины возникновения
В большинстве случаев ОЦАС возникает на фоне атеросклероза, сужения сонной артерии, артериальной гипертензии и болезней сердца. Тромб (кровяной сгусток) или эмбол (холестериновая бляшка), оторвавшийся от внутренней стенки сонной артерии или клапанов сердца, током крови заносится в одну из ветвей центральной артерии сетчатки и закрывает ее просвет. В результате прекращается кровоснабжение соответствующего участка сетчатки, нервные клетки в нем быстро погибают, этот участок становится слепым. При поражении центральной зоны – макулы – снижается острота зрения.
В результате прекращается кровоснабжение соответствующего участка сетчатки, нервные клетки в нем быстро погибают, этот участок становится слепым. При поражении центральной зоны – макулы – снижается острота зрения.
Группа риска
ОЦАС, как правило, развивается у пациентов старше 60-65 лет; при этом у мужчин в два раза чаще, чем у женщин. В большинстве случаев окклюзия носит односторонний характер. В 60% наблюдений расстройство кровообращения развивается в центральной артерии сетчатки и приводит к стойкой потере зрения на один глаз. У 40% пациентов артериальная окклюзия затрагивает одну из ветвей ретинальной артерии, что сопровождается выпадением соответствующей части поля зрени.
Диагностика заболевания
Диагноз ОЦАС, ветви центральной артерии сетчатки офтальмолог устанавливает на основе обзора глазного дна. Данное заболевание имеет специфические изменения. Сетчатка секторально или по всей периферии бледная с серым оттенком, мутная и отечна, только в области макулы (центрального участка сетчатки) округлой формы зона красной окраски — симптом «вишневой косточки».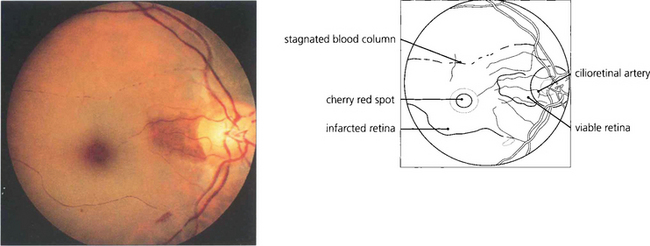 Это объясняется тем, что макула кровоснабжается в основном капиллярами сосудистой оболочки, а остальная сетчатка за счет центральной артерии сетчатки. У 20% пациентов возможна неспецифическая картина глазного дна. Эффективным вспомогательным методом диагностики является флюоресцентная ангиография сетчатки.
Это объясняется тем, что макула кровоснабжается в основном капиллярами сосудистой оболочки, а остальная сетчатка за счет центральной артерии сетчатки. У 20% пациентов возможна неспецифическая картина глазного дна. Эффективным вспомогательным методом диагностики является флюоресцентная ангиография сетчатки.
Лечение
На сегодняшний день нет доказанного эффективного метода лечения ОЦАС. Лечение, в первую очередь, направлена на профилактику осложнений и последующих окклюзий. Используют различные группы препаратов (антикоагулянты, спазмолитики, гормональные и др.). Заболевание требует неотложной помощи под пристальным наблюдением врача.
Чрезвычайно важно, чтобы Вы находился под наблюдением после того, как произошла окклюзия центральной артерии сетчатки. У данного заболевания, к сожалению, неблагоприятный прогноз. Лишь некоторые пациенты испытывают несущественное улучшение зрения через несколько дней после первых проявлений болезни. Это, как правило, касается случаев, когда поражается ветка артериии сетчатки.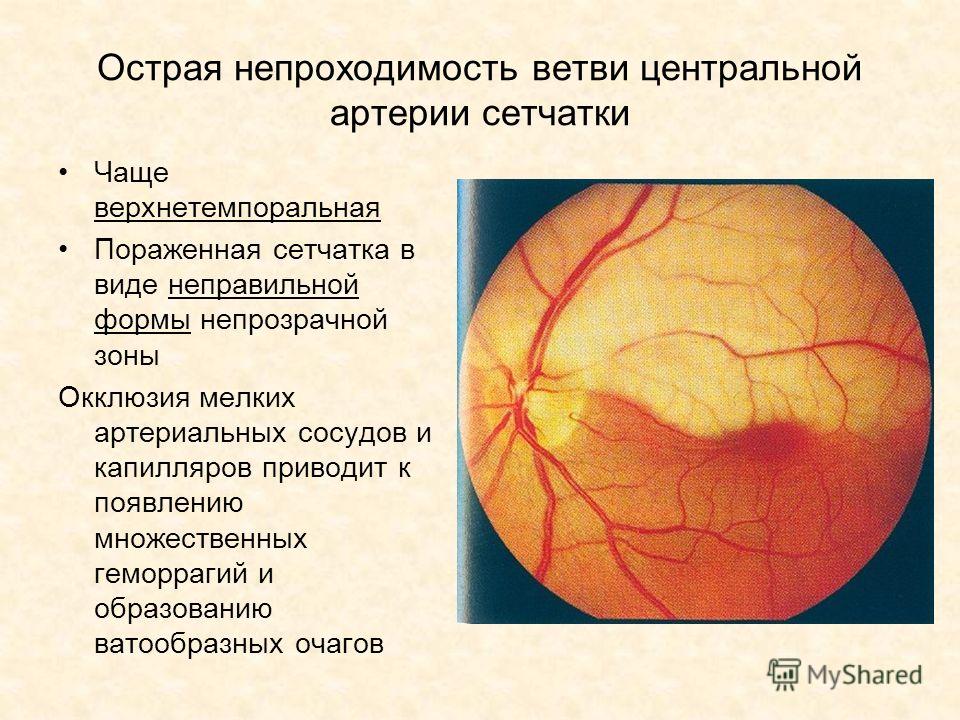
Возможные осложнения
В 50% случаев острота зрения снижается до 0,01. Вследствие потери кровоснабжения волокна зрительного нерва начинают отмирать и у 10% возникает атрофия зрительного нерва. В 2% случаев может возникнуть вторичная (неоваскулярная) глаукома, вызывающая окончательную потерю зрения. Приступы резкого повышения глазного давления сопровождаются значительной болью и покраснением глаза. Для лечения глаукомы может быть проведено лазерное лечение, хотя эта процедура не вернет утраченое зрения.
Центральная артерия сетчатки — обзор
Специфические травмы нерва
Зрительный нерв
Сетчатка снабжается кровью через центральную артерию сетчатки, которая входит в зрительный нерв чуть дистальнее точки, в которой артерия разветвляется от глазной артерии. Если к глазу приложено внешнее давление, внутриглазное давление может быть увеличено до точки, в которой оно превышает давление в центральной артерии сетчатки. После этого кровоток через артерию прекращается, и возникает ишемия сетчатки. Примерно 4-х минутная ишемия сетчатки может привести к слепоте сетчатки из-за ишемического некроза светочувствительных клеток.
Примерно 4-х минутная ишемия сетчатки может привести к слепоте сетчатки из-за ишемического некроза светочувствительных клеток.
Ветви тройничного нерва (V Cranial Nerve)
Надглазничный, подглазничный, надбровнохлеарный и инфратрохлеарный нервы поставляют сенсорные волокна к лицу и в районе глаз и носа. Давление анестезиологической маски может вызвать неврапраксию или даже аксонотмезис в одном или нескольких из этих нервов. Это может привести к потере чувствительности на отдельных участках лица.
Лицевой нерв
Периферические ветви лицевого нерва проходят под нижней ветвью нижней челюсти к мышцам лица. Когда маска для лица используется для проведения анестезии, фиксатор также часто используется, чтобы помочь удерживать маску на месте. Если в этот момент оказать давление на лицевой нерв, может возникнуть паралич лицевого нерва. Это состояние обычно преходящее.
Плечевое сплетение
Плечевое сплетение включает нервные корешки от C5 до T1.Сплетение обычно также получает небольшие ответвления от четырех шейных и второго грудных спинномозговых нервов.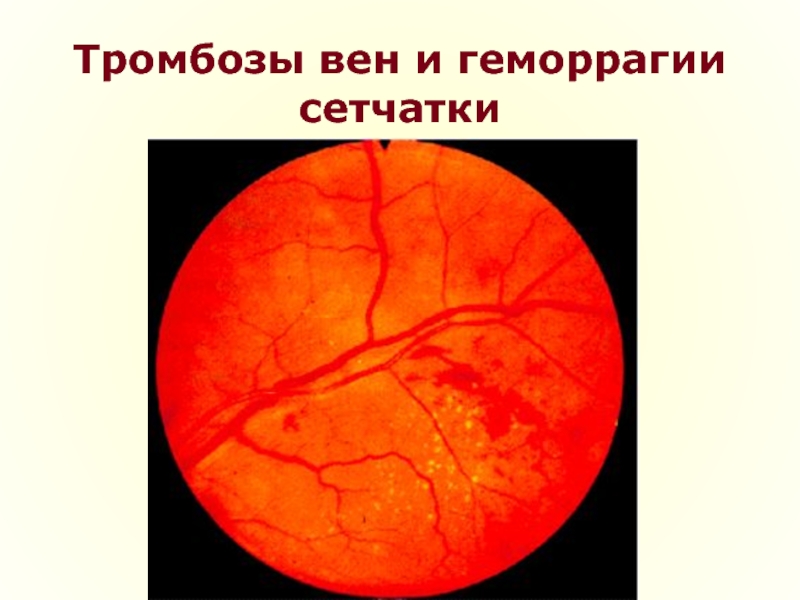 Сплетение проходит от нижнебоковой стороны шеи за шейным треугольником и входит в подмышечную впадину. В подмышечной впадине сплетение изначально располагается на латеральной стороне подмышечной артерии. Затем он полностью окружает артерию одним пуповиной сбоку, одним медиально и одним сзади. В нижней подмышечной впадине сплетение разделяется на три терминальные ветви, образующие лучевой, срединный и локтевой нервы, кровоснабжающие верхнюю конечность.Сплетение может быть повреждено при наложении корсета или других приспособлений в задней части шеи до того, как сплетение опустится за и под ключицу. Если скобки находятся в заднем треугольнике, корни сплетения могут быть травмированы, оказывая давление непосредственно на них.
Сплетение проходит от нижнебоковой стороны шеи за шейным треугольником и входит в подмышечную впадину. В подмышечной впадине сплетение изначально располагается на латеральной стороне подмышечной артерии. Затем он полностью окружает артерию одним пуповиной сбоку, одним медиально и одним сзади. В нижней подмышечной впадине сплетение разделяется на три терминальные ветви, образующие лучевой, срединный и локтевой нервы, кровоснабжающие верхнюю конечность.Сплетение может быть повреждено при наложении корсета или других приспособлений в задней части шеи до того, как сплетение опустится за и под ключицу. Если скобки находятся в заднем треугольнике, корни сплетения могут быть травмированы, оказывая давление непосредственно на них.
Сплетение также может быть повреждено из-за чрезмерного вдавливания плечевого пояса во время анестезии у пациента в положении Тренделенбурга. Это происходит, если во время крутого положения Тренделенбург пациент опирается только на запястья или плечевые скобы. В такой ситуации можно растянуть верхние корешки плечевого сплетения.
В такой ситуации можно растянуть верхние корешки плечевого сплетения.
Плечевое сплетение также может быть травмировано, если рука отведена на 90 градусов или более от тела и оставлена в этом положении в течение некоторого времени. При отведении руки головка плечевой кости имеет тенденцию опускаться в подмышечную впадину. Плечевое сплетение, переходя из надключичной области в подмышечную впадину, идет каудально к головке плечевой кости. В этом месте может произойти растяжение и сжатие.
Нижнее плечевое сплетение также может быть повреждено у пациентов, перенесших операцию на открытом сердце.Обычно это касается нижних корней C8 и T1. Плечевое сплетение также может быть повреждено во время операции на грудном выходе с трансаксиллярной резекцией ребра. Лучевой, срединный и локтевой нервы отходят от плечевого сплетения. Эти нервы могут быть повреждены в любом месте на своем пути.
Срединный нерв не подлежит позиционному повреждению. Его можно травмировать при попытке венепункции в антекубитальном пространстве. Это может произойти, в частности, когда пациент получает общую анестезию.
Это может произойти, в частности, когда пациент получает общую анестезию.
Лучевой нерв
Лучевой нерв изгибается по спирали вокруг латеральной стороны плечевой кости примерно в среднем положении предплечья. Периоперационная компрессия жгутом или неправильная прокладка зависимой руки пациента, помещенного в положение бокового пролежня, может вызвать паралич лучевого нерва. Это расстройство проявляется опущением запястья и сенсорной анестезией кожи тыльной стороны двух третей лучевой кости.
Локтевой нерв
Локтевой нерв снабжается нервами C8 и T1.Он проходит через локоть в локтевой борозде между медиальным мыщелком плечевой кости и локтевым отростком локтевой кости. Затем он проходит в предплечье между головками локтевого сгибателя запястья и распространяется на заднемедиальную часть руки. Этот нерв может быть поврежден в любом месте на своем пути. Повреждение локтевой борозды обычно происходит, когда рука сводится вдоль тела, а кисть находится в супинации.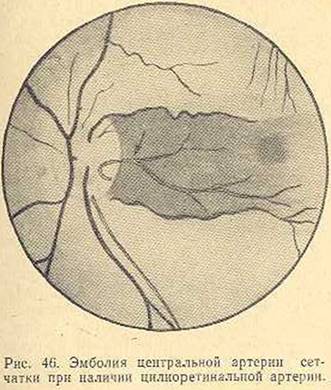 В этом положении локоть может опускаться вниз к краю операционного стола, соприкасаясь с локтевой бороздой.Этой ситуации можно избежать, выполнив пронацию руки пациента перед тем, как поместить предплечье внутри вытяжных листов. Локтевой нерв также может быть поврежден в точке чуть ниже локтя. Обычно это происходит при отведении и пронации руки — положении, при котором локтевой нерв подвергается внешнему давлению.
В этом положении локоть может опускаться вниз к краю операционного стола, соприкасаясь с локтевой бороздой.Этой ситуации можно избежать, выполнив пронацию руки пациента перед тем, как поместить предплечье внутри вытяжных листов. Локтевой нерв также может быть поврежден в точке чуть ниже локтя. Обычно это происходит при отведении и пронации руки — положении, при котором локтевой нерв подвергается внешнему давлению.
При травме локтевого нерва возникают парестезии пятого пальца, локтевой половины безымянного пальца и локтевой трети кисти. Может развиться когтистая рука. Поскольку проксимальные фаланги не могут быть согнуты, они чрезмерно растягиваются безальтернативными длинными разгибателями.Средние и дистальные фаланги не могут быть вытянуты, а фаланги указательного и среднего пальца чрезмерно сгибаются из-за беспрепятственных длинных сгибателей. Также может возникнуть атрофия межкостных мышц.
Седалищный нерв
Травмы седалищного нерва возникли в результате инъекции в ягодицы, вторично по причине неправильного введения инъекции в верхний внешний квадрант ягодицы пациента. Это может вызвать опускание стопы, нарушение разгибания в бедре, сгибание колена и анестезию кожи, голени и стопы.
Это может вызвать опускание стопы, нарушение разгибания в бедре, сгибание колена и анестезию кожи, голени и стопы.
Боковой кожный нерв бедра на бедре
Боковой кожный нерв бедра бедра может испытывать чрезмерное давление, если пациент находится в положении складного ножа во время хирургических процедур. Нерв входит в бедро под паховой связкой возле передне-верхней подвздошной ости. Недостаточная прокладка между операционным столом и передней частью бедра, чуть дистальнее паховой связки, может привести к сдавлению нерва. Кроме того, чрезмерное сгибание ноги в бедре может сдавить нерв.Это может привести к потере чувствительности с парестезиями в переднебоковой части бедра. Это состояние также иногда называют парестетическая мералгия . Сообщалось о процедурах пахового лоскута.
Общий малоберцовый нерв
Общий малоберцовый нерв, который является ветвью седалищного нерва, проходит через латеральную сторону подколенной ямки к головке малоберцовой кости рядом с медиальным краем сухожилия двуглавой мышцы бедра.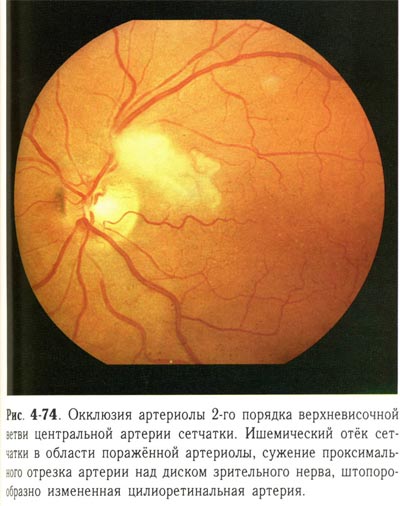 Затем он проходит в непосредственной близости от шейки малоберцовой кости.В этот момент нерв может быть поврежден из-за чрезмерного внешнего давления. Неправильная прокладка по боковой поверхности колена у пациента в положении лежа на боку или в стременах может привести к повреждению этого нерва. Эта травма вызывает потерю чувствительности на латеральной стороне ноги дистальнее колена и тыльной стороне стопы. Часто наблюдается провисание стопы.
Затем он проходит в непосредственной близости от шейки малоберцовой кости.В этот момент нерв может быть поврежден из-за чрезмерного внешнего давления. Неправильная прокладка по боковой поверхности колена у пациента в положении лежа на боку или в стременах может привести к повреждению этого нерва. Эта травма вызывает потерю чувствительности на латеральной стороне ноги дистальнее колена и тыльной стороне стопы. Часто наблюдается провисание стопы.
Центральная артерия сетчатки
Описание
Центральная артерия сетчатки ( артерия сетчатки ) ответвляется от глазной артерии, проходя ниже зрительного нерва в пределах его твердой мозговой оболочки к глазному яблоку.
Он прокалывает зрительный нерв рядом с глазным яблоком, отправляя ответвления по внутренней поверхности его, и эти конечные ветви являются единственным источником крови для большей его части.
Центральная часть сетчатки, в которой световые лучи фокусируются после прохождения через зрачок и линзу, представляет собой круглую область, называемую макулой. Центр этой круглой области — ямка. Ямка и небольшая область вокруг нее снабжаются кровью не центральной артерии сетчатки или ее ветвей, а сосудистой оболочки.
Центр этой круглой области — ямка. Ямка и небольшая область вокруг нее снабжаются кровью не центральной артерии сетчатки или ее ветвей, а сосудистой оболочки.
Центральная артерия сетчатки и сопровождающая ее вена проникают в зрительный нерв и входят в луковицу глаза через оптическую пору. Артерия сразу же разделяется на верхнюю и нижнюю ветви, и каждая из них снова делится на медиальную или носовую и боковую или височную ветвь, которые сначала проходят между гиалоидной мембраной и нервным слоем; но вскоре они входят в последний и проходят вперед, дихотомически разделяясь. От этих ветвей отходит крохотное капиллярное сплетение, которое не выходит за пределы внутреннего ядерного слоя.Макула получает две небольшие ветви (верхнюю и нижнюю макулярные артерии) от височных ветвей и маленькие веточки непосредственно от центральной артерии; они, однако, не доходят до центральной ямки, в которой отсутствуют кровеносные сосуды. Ветви arteria centralis retinæ не анастомозируют друг с другом, другими словами, они являются конечными артериями.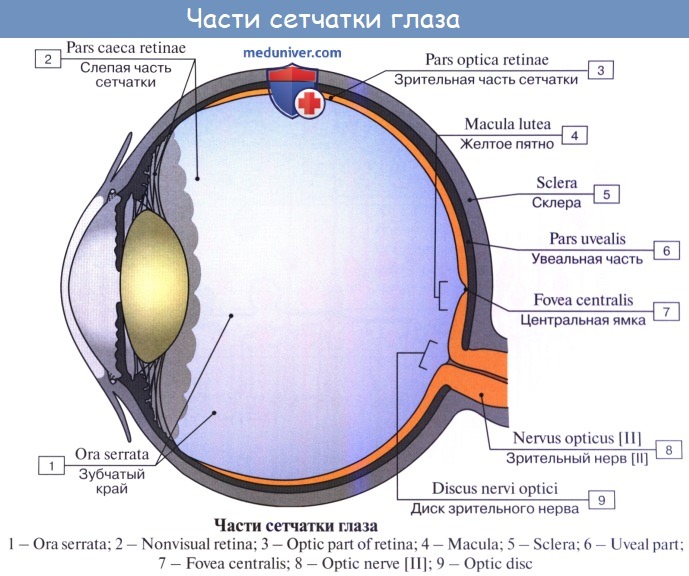 У плода небольшой сосуд, гиалоидея артерии, проходит вперед как продолжение центральной артерии сетчатки æ через стекловидное тело к задней поверхности капсулы хрусталика.
У плода небольшой сосуд, гиалоидея артерии, проходит вперед как продолжение центральной артерии сетчатки æ через стекловидное тело к задней поверхности капсулы хрусталика.
Это определение включает текст с веб-сайта Википедии — Википедия: Бесплатная энциклопедия. (2004, 22 июля). FL: Wikimedia Foundation, Inc. Получено 10 августа 2004 г. с http://www.wikipedia.org
Эпоним
Зинна
Изображения
Диагностика и лечение окклюзии центральной артерии сетчатки
Авторы сценария: Шон Сим, доктор медицины, и Дэниел С.W. Ting, MD, PhD
Под редакцией Sharon Fekrat, MD, и Ingrid U. Scott, MD, MPH
Скачать PDF
Окклюзия центральной артерии сетчатки (CRAO) — это неотложное состояние глаз. Пациенты обычно поступают с глубокой, острой и безболезненной потерей зрения на монокуляр — 80% пораженных лиц имеют конечную остроту зрения, равную счету пальцев или хуже.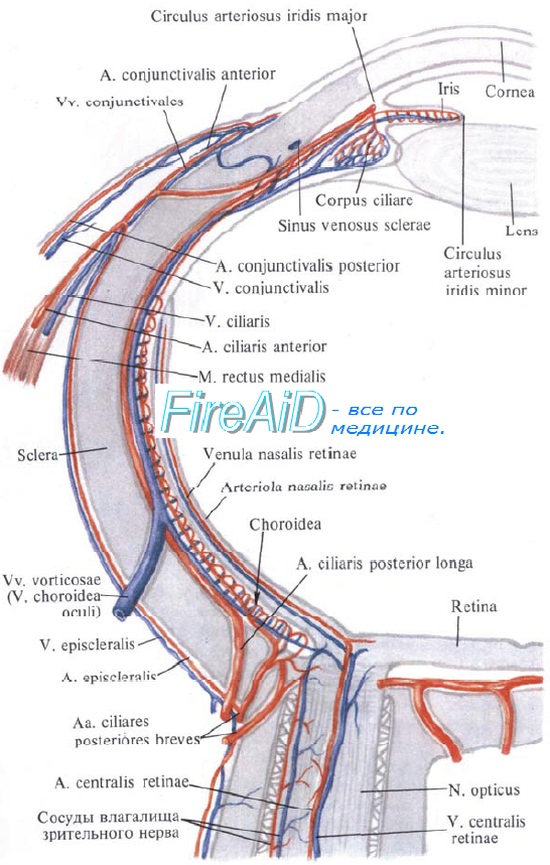 CRAO является глазным аналогом церебрального инсульта, и поэтому клинический подход и лечение относительно схожи с лечением инсульта, при котором врачи лечат острое событие, определяют место окклюзии сосудов и пытаются предотвратить дальнейшие случаи. .Заболеваемость CRAO составляет примерно 1-2 случая на 100 000, 1,2 с преобладанием мужчин и средний возраст 60-65 лет.
CRAO является глазным аналогом церебрального инсульта, и поэтому клинический подход и лечение относительно схожи с лечением инсульта, при котором врачи лечат острое событие, определяют место окклюзии сосудов и пытаются предотвратить дальнейшие случаи. .Заболеваемость CRAO составляет примерно 1-2 случая на 100 000, 1,2 с преобладанием мужчин и средний возраст 60-65 лет.
Анатомия
Сетчатка получает двойное кровоснабжение: внутренняя сетчатка снабжается энергией центральной артерии сетчатки, а внешняя сетчатка снабжается кровообращением сосудистой оболочки глаза через ветви задних цилиарных артерий.
Оба набора артерий отходят от глазной артерии, первой ветви внутренней сонной артерии на выходе из кавернозного синуса.Глазная артерия проходит через зрительный канал ниже и ниже зрительного нерва.
При выходе на орбиту центральная артерия сетчатки покидает глазную артерию и проходит по зрительному нерву, после чего попадает в глаз, где подвергается изменениям внутриглазного давления.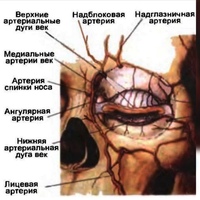
Приблизительно у 15-30% населения есть цилиоретинальная артерия, ветвь короткой задней цилиарной артерии. Он снабжает кровью часть или всю ямку. Если в таких глазах возникает CRAO, цилиоретинальная артерия сохраняется, обычно сохраняется острота зрения на уровне 20/50 или выше, хотя периферическое поле зрения все еще серьезно нарушено.
Факторы риска
Основные факторы риска CRAO можно разделить на неартериальные и артериальные.
Nonarteritic. Более 90% CRAO не имеют артериального происхождения. Ипсилатеральный атеросклероз сонной артерии является наиболее частой причиной окклюзии артерии сетчатки с частотой до 70% среди пациентов с CRAO или окклюзией ветви сетчатки. 3,4
Другие причины окклюзии артерий сетчатки, не являющиеся артериальными, включают кардиогенную эмболию, гематологические состояния (серповидно-клеточная анемия, состояния гиперкоагуляции, лейкоз, лимфома и т. Д.)) и другие сосудистые заболевания, такие как расслоение сонной артерии, болезнь моямоя и болезнь Фабри.
Артериальный. CRAO артериальной этиологии в основном вызывается гигантоклеточным артериитом, хотя другие васкулитные расстройства, такие как синдром Susac, системная красная волчанка, узелковый полиартериит и гранулематоз с полиангиитом, также связаны с окклюзией артерии сетчатки.
Признаки и симптомы
Пациенты с CRAO обычно поступают с внезапной и глубокой односторонней потерей зрения.В исследовании 260 глаз с CRAO 74% имели остроту зрения, равную счету пальцев, или хуже, в то время как остальные показали некоторую степень сохранности желтого пятна, которая перфузировала ямку с улучшенной остротой зрения. 5
При осмотре выявляется относительный афферентный дефект зрачка независимо от остроты зрения или сохранности желтого пятна. Классические офтальмоскопические признаки включают отек сетчатки (ишемическое отбеливание сетчатки), вишнево-красное пятно (из-за лежащего в основе нормального хориоидального кровообращения), аттенюацию артериол сетчатки и, в острой фазе, сегментацию крови в артериолах сетчатки (также известную как «коробочка»). Эмбол сетчатки может быть виден у 40% пациентов. 6 Эмболический материал может быть блестящей холестериновой бляшкой, серо-белой тромбоцитарной бляшкой или белой кальциевой бляшкой.
Эмбол сетчатки может быть виден у 40% пациентов. 6 Эмболический материал может быть блестящей холестериновой бляшкой, серо-белой тромбоцитарной бляшкой или белой кальциевой бляшкой.
Сопутствующие признаки и симптомы могут указывать на конкретную этиологию, такую как головная боль и болезненность кожи головы при гигантоклеточном артериите или дефицит сенсорной или двигательной функции на противоположной стороне при заболевании сонной артерии.
Оценка
В острой фазе CRAO оптическая когерентная томография покажет утолщение внутренней сетчатки с сохранением внешних слоев сетчатки.Последующая атрофия и истончение сетчатки происходит примерно через 6 недель.
Флюоресцентная ангиография глазного дна в острой фазе выявляет нормальное наполнение хориоидеи с отсроченным заполнением или отсутствием наполнения центральной артерии сетчатки. Если хориоидальное кровообращение также нарушено, особенно у пациентов старше 50 лет с CRAO и без видимых эмболов сетчатки, гигантоклеточный артериит должен быть исключен с помощью лабораторных тестов, таких как скорость оседания эритроцитов (СОЭ), общий анализ крови и C- реактивный белок.
Системная оценка имеет решающее значение для пациентов с CRAO. Они требуют визуализации сонной артерии (дуплексное ультразвуковое исследование сонной артерии, магнитно-резонансная томография шейки матки или компьютерная томографическая ангиография), поскольку наиболее частой причиной CRAO является атеросклероз сонных артерий. Пациентам с исключенным заболеванием сонной артерии может потребоваться кардиологическое обследование в форме эхокардиографии и холтеровского мониторирования.
Лечение
CRAO требует неотложной медицинской помощи. Чтобы свести к минимуму риск вторичных ишемических событий, таких как церебральный инфаркт или инфаркт миокарда, необходимо незамедлительное направление к специалисту для оценки инсульта.
В острых случаях терапия направлена на разрешение CRAO и максимальное улучшение зрения. Экспериментальные исследования показывают, что на моделях приматов с CRAO не обнаруживается заметного повреждения сетчатки, если кровоток сетчатки восстанавливается в течение 90 минут. Последующее частичное выздоровление возможно, если ишемию обратить в течение 240 минут. 7 Однако окклюзии продолжительностью более 240 минут вызывают необратимые повреждения.
Последующее частичное выздоровление возможно, если ишемию обратить в течение 240 минут. 7 Однако окклюзии продолжительностью более 240 минут вызывают необратимые повреждения.
Несмотря на множество методов лечения, которые, как предполагается, были эффективными при острой CRAO, не было убедительных доказательств в поддержку их использования.В таблице 1 представлены возможные варианты лечения.
Таблица 1: Варианты лечения CRAO
| ЛЕЧЕНИЕ | МЕХАНИЗМ ДЕЙСТВИЯ |
| Фармакологический | |
| IV * ацетазоламид | Снизить внутриглазное давление |
| Маннитол для в / в введения | Снизить внутриглазное давление |
| Лекарства от глаукомы для местного применения | Снизить внутриглазное давление |
| Пентоксифиллин | Расширение сосудов для увеличения содержания кислорода в крови |
| Вдыхание карбогена | Расширение сосудов для увеличения содержания кислорода в крови |
| Изосорбид динитрат сублингвальный | Расширение сосудов для увеличения содержания кислорода в крови |
| метилпреднизолон внутривенно | Уменьшает отек сетчатки, применяется только при артериальных CRAO |
| Внутриартериальный рекомбинантный тканевый активатор плазминогена (rt-PA) | Тромболитическая терапия для растворения сгустка |
| Гипербарическая оксигенотерапия | Повышение напряжения кислорода в крови |
| Хирургия / Процедуры | |
| Парацентез передней камеры | Снизить внутриглазное давление |
| Массаж глаз | Колебания внутриглазного давления для механического удаления сгустка |
| Лазерная эмболэктомия Nd: YAG | Лизировать или удалить сгусток |
| Витрэктомия Pars plana | Удаление сгустка хирургическим путем |
| Модификация образа жизни | |
| Оптимизация атеросклеротических заболеваний | Вторичная профилактика |
| * IV = Внутривенно ИСТОЧНИК: Разработано авторами. 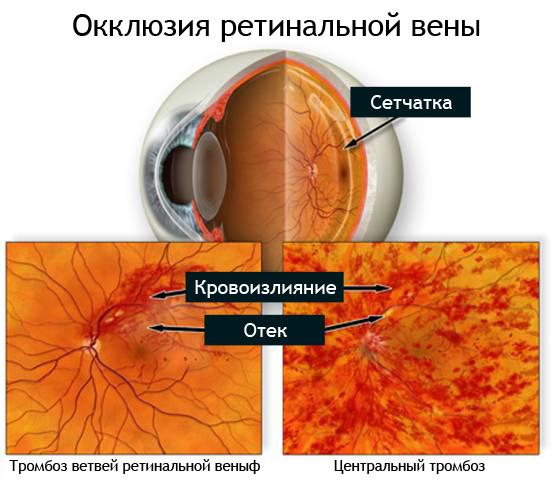 | |
Осложнения
Неоваскуляризация может возникнуть у пациентов с CRAO. Это может быть сетчатка, радужная оболочка или иридокорнеальный угол. Существует дискуссия о связи CRAO и развития неоваскулярной глаукомы. Проспективное исследование 33 пациентов установило временную связь между CRAO и неоваскулярной глаукомой в 15% случаев. 8 Эти результаты подтверждаются ретроспективным исследованием, которое показало в среднем 8,5 недель от постановки диагноза до клинически очевидной неоваскуляризации. 9 Однако проспективное исследование 232 глаз обнаружило неоваскуляризацию в 2,5% случаев, и авторы обнаружили, что причинно-следственной связи не было. 10
Развитие неоваскуляризации требует быстрой панретинальной лазерной фотокоагуляции для снижения потребности сетчатки в кислороде.
Заключение
CRAO — это неотложная офтальмологическая и медицинская помощь. Причины и факторы риска CRAO аналогичны цереброваскулярным нарушениям. Следовательно, пациенты с CRAO должны быть незамедлительно обследованы на предмет инсульта, чтобы минимизировать вторичные ишемические события.Несмотря на мрачный прогноз для CRAO, усилия по восстановлению зрения — независимо от того, какая терапия используется — должны быть начаты, предпочтительно в течение 4 часов после появления симптомов.
Следовательно, пациенты с CRAO должны быть незамедлительно обследованы на предмет инсульта, чтобы минимизировать вторичные ишемические события.Несмотря на мрачный прогноз для CRAO, усилия по восстановлению зрения — независимо от того, какая терапия используется — должны быть начаты, предпочтительно в течение 4 часов после появления симптомов.
___________________________
1 Leavitt JA et al. Am J Ophthalmol. 2011; 152 (5): 820-823.
2 Rumelt S et al. Am J Ophthalmol. 1999; 128 (6): 733-738.
3 Ахуджа Р.М. и др. Ход . 1999; 30 (8): 1506-1509.
4 Бабикян В и др. Cerebrovasc Dis. 2001; 12: 108-113.
5 Hayreh SS, Zimmerman MB. Am J Ophthalmol. 2005; 140 (3): 376.e1-e18.
6 Sharma S et al. Arch Ophthalmol. 1998; 116 (12): 1602.
7 Hayreh SS et al. Офтальмология . 1980; 87 (1): 75-78.
8 Duker JS et al. Arch Ophthalmol. 1991; 109 (3): 339-342.
9 Рудкин А.К. и др. Eur J Ophthalmol. 2010; 20 (6): 1042-1046.
10 Hayreh SS et al. Офтальмология .2009; 116 (10): 1928-1936.
___________________________
Доктор Сим работает офтальмологом в Сингапурском национальном глазном центре. Доктор Тинг — младший консультант Сингапурского национального глазного центра и доцент Медицинской школы Сингапурского национального университета Дьюка (Duke-NUS). Раскрытие финансовой информации: Нет. Авторы хотели бы поблагодарить г-на Каси Сандханама, , специалиста по визуализации глаз из Сингапурского национального глазного центра, за предоставленную цветную фотографию глазного дна.
Жемчуг для офтальмологии АртикулЗаинтересованы в том, чтобы поделиться с коллегами обзором конкретного заболевания на основе последних данных? Статьи Pearls обычно предлагают пошаговое описание этиологии, диагноза, лечения и последующего наблюдения. Для начала вам понадобится всего несколько вещей:
Вы постоянно проживаете? Резидентная статья, опубликованная в разделе «Офтальмологический жемчуг», будет соответствовать требованиям RRC для резидентской научной деятельности. |
Окклюзия центральной артерии сетчатки — Retina Associates of St. Louis
Какова причина окклюзии центральной артерии сетчатки?
Артериальная окклюзия сетчатки — это, по сути, инсульт, при котором артерия снабжает кровью сетчатку, а не мозг. В вашем глазу есть главный кровеносный сосуд, центральная артерия сетчатки, которая обеспечивает кровоснабжение большей части сетчатки. Центральная артерия сетчатки входит в глаз внутри зрительного нерва (представьте себе коаксиальный кабель, который соединяет ваше глазное яблоко с мозгом) и делится на более мелкие кровеносные сосуды, похожие на ручьи, вытекающие из главной реки, — их называют ветвями сетчатки.
В вашем глазу есть главный кровеносный сосуд, центральная артерия сетчатки, которая обеспечивает кровоснабжение большей части сетчатки. Центральная артерия сетчатки входит в глаз внутри зрительного нерва (представьте себе коаксиальный кабель, который соединяет ваше глазное яблоко с мозгом) и делится на более мелкие кровеносные сосуды, похожие на ручьи, вытекающие из главной реки, — их называют ветвями сетчатки.
Чаще всего окклюзия артерии сетчатки возникает в результате эмболии (образование, такое как сгусток крови, который прошел по кровотоку и застрял в кровеносном сосуде, блокируя поток крови).У более молодых пациентов более частые причины могут включать нарушения свертывания крови, спазм артерии сетчатки, связанный с мигренью, и травмы. Разница между окклюзией центральной и ответвленной артерии сетчатки заключается в том, где эта окклюзия возникает (происходит ли она в «основной реке» или в «ручьях», вытекающих из нее).
Около 2% окклюзий центральной артерии сетчатки возникают из-за воспаления артерии (известного как гигантоклеточный артериит).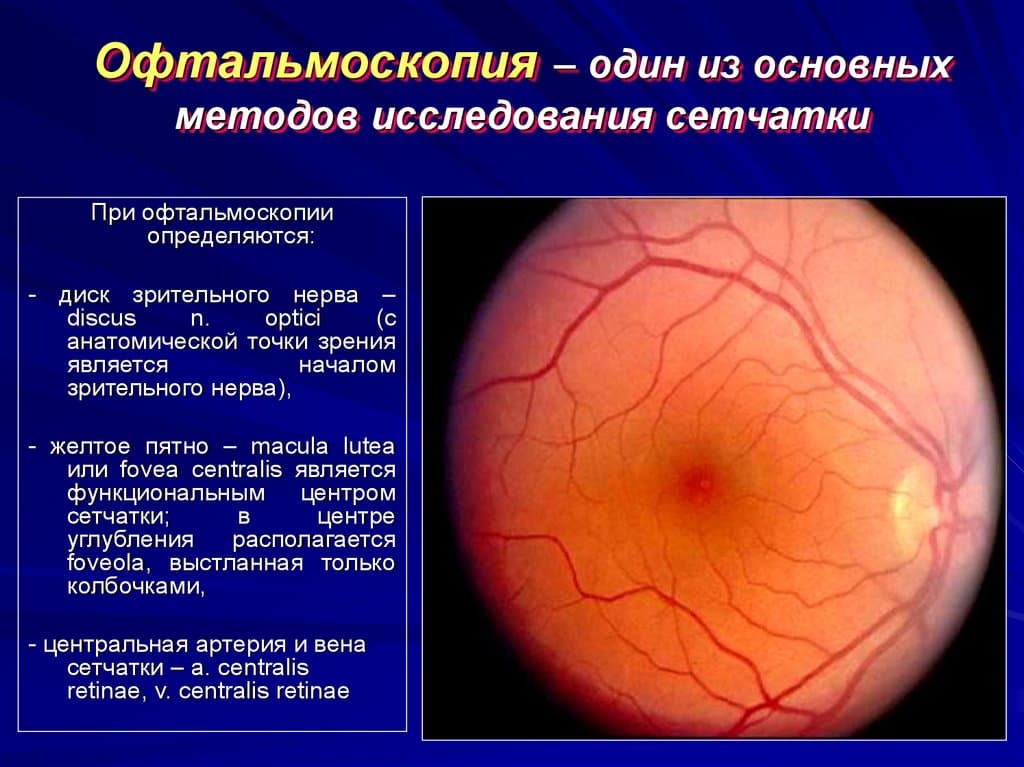 Если не лечить, это состояние может в конечном итоге вызвать потерю зрения в другом, ранее не пораженном глазу.
Если не лечить, это состояние может в конечном итоге вызвать потерю зрения в другом, ранее не пораженном глазу.
Насколько это распространено?
Ежегодная частота окклюзии центральной или ветвистой артерии сетчатки составляет около 1 случая на 100 000 человек.
На кого обычно влияет это состояние и каковы связанные с ним факторы риска?
Большинство пациентов старше 60 лет, хотя известно, что это происходит у более молодого населения. Чаще встречается у пациентов с сердечно-сосудистыми заболеваниями, диабетом, атеросклерозом и курением. Другие более редкие причины могут включать васкулит (воспалительные состояния, поражающие кровеносные сосуды), мигрень, нарушения свертывания крови и длительное повышение внутриглазного давления.
Каковы общие симптомы CRAO или BRAO?
Обычно вы испытываете внезапную безболезненную потерю зрения на один глаз. Качество зрения при окклюзии центральной артерии сетчатки (CRAO) обычно очень низкое, от счета пальцев до восприятия только света.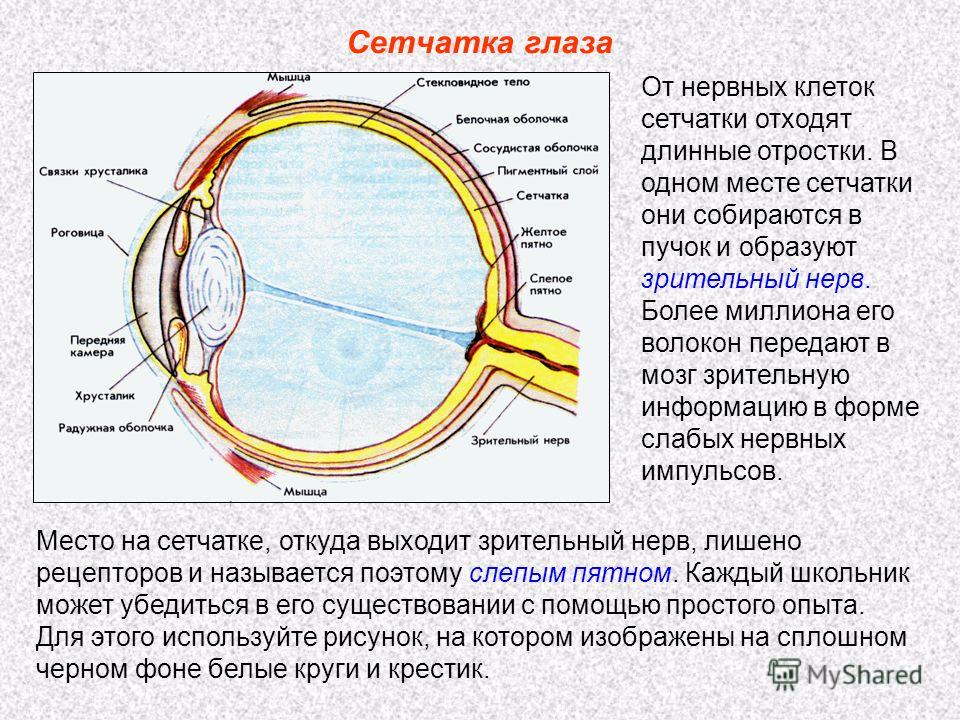 Это потому, что центральная артерия сетчатки снабжает кровью сетчатку. Окклюзия ветвящей артерии сетчатки (BRAO) вызывает потерю зрения, которая более локализована в той части сетчатки, которая снабжается этой конкретной артерией.Примерно у 25% пациентов макула (часть сетчатки, отвечающая за детальное зрение) также снабжается другим кровеносным сосудом, цилиоретинальной артерией, что позволяет пациентам получать полезное зрение на сетчатке.
Это потому, что центральная артерия сетчатки снабжает кровью сетчатку. Окклюзия ветвящей артерии сетчатки (BRAO) вызывает потерю зрения, которая более локализована в той части сетчатки, которая снабжается этой конкретной артерией.Примерно у 25% пациентов макула (часть сетчатки, отвечающая за детальное зрение) также снабжается другим кровеносным сосудом, цилиоретинальной артерией, что позволяет пациентам получать полезное зрение на сетчатке.
Как диагностируется артериальная окклюзия сетчатки?
Флуоресцентная ангиограмма — это тест (дополнительную информацию см. В брошюре «Флуоресцеиновая ангиография»), который может быть выполнен для демонстрации закупорки пораженной артерии. Другие тесты часто проводятся совместно с вашим лечащим врачом для выявления системных заболеваний, связанных с артериальной окклюзией сетчатки.Они могут включать ультразвуковое исследование сонной артерии, эхокардиограмму и анализы крови для диагностики воспалительных заболеваний или нарушений свертывания крови.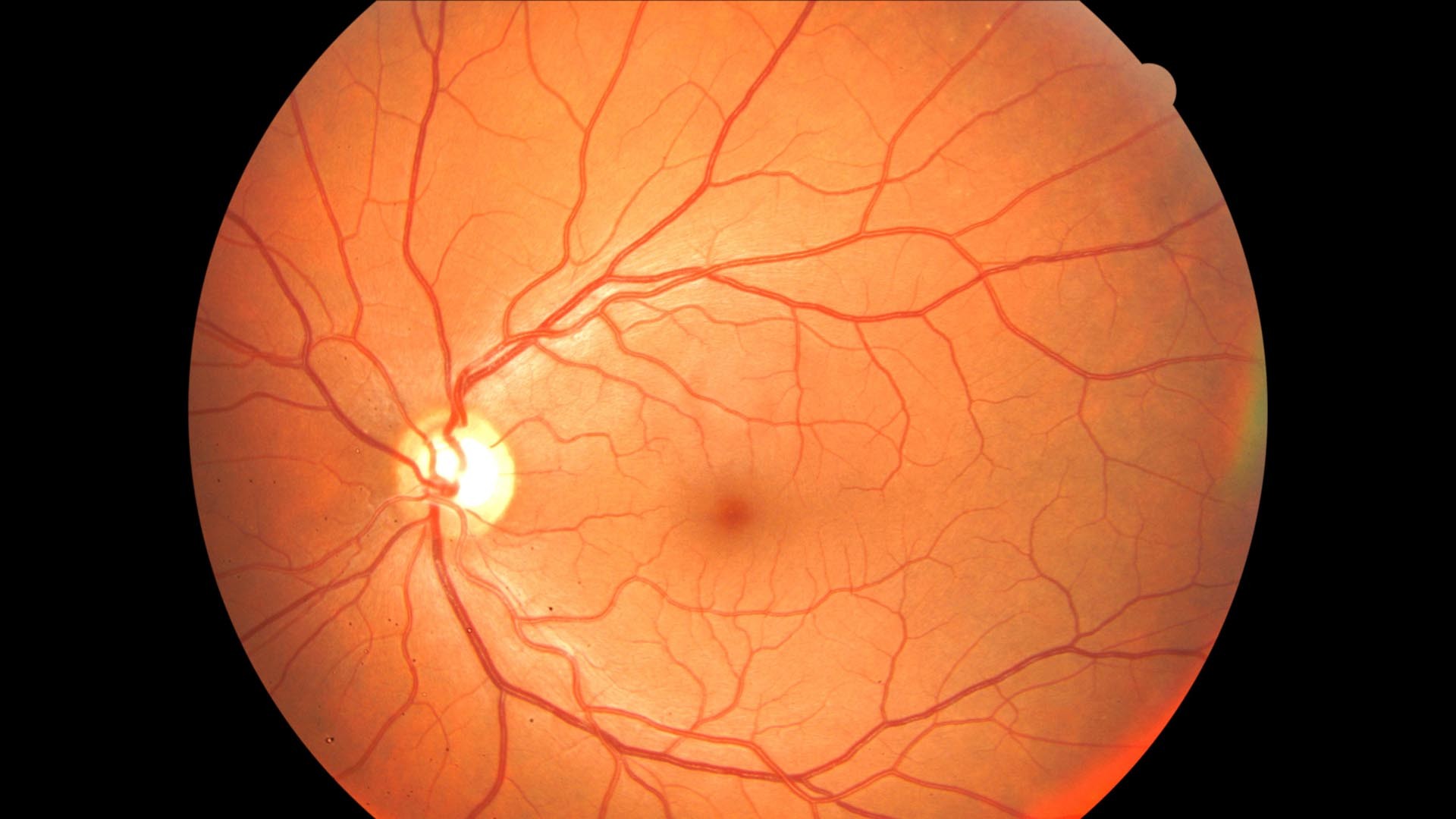
Какие методы лечения артериальной окклюзии сетчатки?
Сетчатка получает необратимое повреждение, если кровоснабжение заблокировано на 90 минут. Другие методы лечения, такие как гипербарический кислород и тромболитические (разрушающие сгустки) препараты, использовались в прошлом с неоднозначными результатами и в настоящее время не получили широкого распространения.
Каков прогноз при окклюзии артерий сетчатки?
К сожалению, у большинства пациентов наблюдается значительное снижение зрения.Поскольку это состояние по сути является инсультом, поражающим артерию сетчатки, необходимо будет обратиться к неврологу и тщательно проконсультироваться с терапевтом. Может потребоваться дополнительное тестирование и лечение системных заболеваний, связанных с этим состоянием.
Какова патофизиология окклюзии центральной артерии сетчатки (CRAO)?
Biousse V, Newman N. Ишемия сетчатки и зрительного нерва.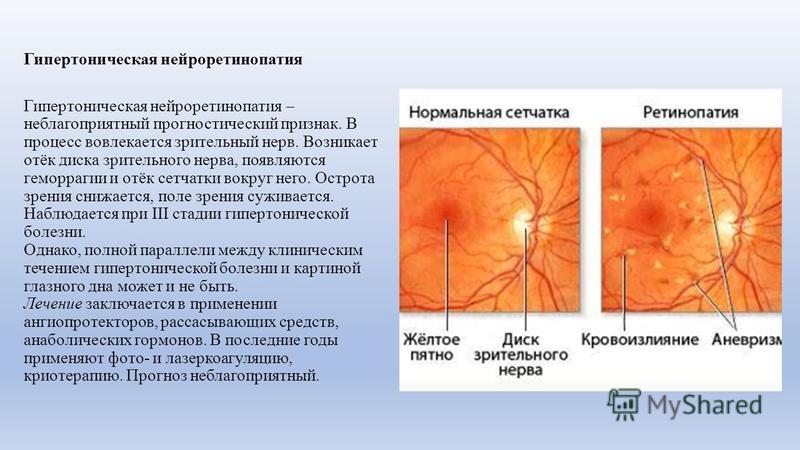 Континуум (Миннеап Минн) .2014 20 августа (4 Нейроофтальмология): 838-56. [Медлайн].
Континуум (Миннеап Минн) .2014 20 августа (4 Нейроофтальмология): 838-56. [Медлайн].
Cugati S, Varma DD, Chen CS, Lee AW. Варианты лечения окклюзии центральной артерии сетчатки. Варианты лечения Curr Neurol . 2013 15 февраля (1): 63-77. [Медлайн].
Lorentzen SE. Заболеваемость цилиоретинальными артериями. Акта офтальмол (Копен) . 1970. 48 (3): 518-24. [Медлайн].
Хайрех СС. Окклюзионные нарушения глазных сосудов: естественная история зрительного исхода. Prog Retin Eye Res . 2014 июл.41: 1-25. [Медлайн].
Герцог-старейшина сэр WS. Обструкция артерий сетчатки. Учебник офтальмологии . Сент-Луис: Компания К. В. Мосби; 1941. 36 (2): 2561-3.
Хайрех СС, Колдер Х.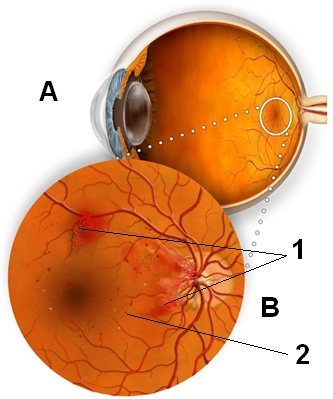 Э., Вайнгейст Т.А. Окклюзия центральной артерии сетчатки и время толерантности сетчатки. Офтальмология . 1980, январь 87 (1): 75-8. [Медлайн].
Э., Вайнгейст Т.А. Окклюзия центральной артерии сетчатки и время толерантности сетчатки. Офтальмология . 1980, январь 87 (1): 75-8. [Медлайн].
Hayreh SS, Jonas JB.Повреждение диска зрительного нерва и слоя нервных волокон сетчатки после временной окклюзии центральной артерии сетчатки: экспериментальное исследование на макаках-резус. Ам Дж. Офтальмол . 2000 Июнь 129 (6): 786-95. [Медлайн].
Tobalem S, Schutz JS, Chronopoulos A. Окклюзия центральной артерии сетчатки — переосмысление времени выживания сетчатки. BMC Офтальмол . 2018 18 апреля. 18 (1): 101. [Медлайн].
Ливитт Дж. А., Ларсон Т. А., Ходж Д. О., Гуллеруд РЭ. Заболеваемость окклюзией центральной артерии сетчатки в округе Олмстед, штат Миннесота. Ам Дж. Офтальмол . 2011 ноябрь 152 (5): 820-3.e2. [Медлайн].
Рудкин А.К., Ли А.В., Олдрич Е., Миллер Н.Р., Чен С.С. Клинические характеристики и результаты современного стандартного лечения окклюзии центральной артерии сетчатки. Клинический Эксперимент Офтальмол . 2010 июл. 38 (5): 496-501. [Медлайн].
Каллизо Дж., Фельтген Н., Пантенбург С., Вольф А., Нойбауэр А.С., Юрклис Б. и др. Факторы сердечно-сосудистого риска при окклюзии центральной артерии сетчатки: результаты проспективного и стандартизированного медицинского обследования. Офтальмология . 2015 Сентябрь 122 (9): 1881-8. [Медлайн].
Чанг Ю.С., Чу С.К., Вен С.Ф., Чанг С., Ван Дж.Дж., Ян Р.Л. Риск острого коронарного синдрома после окклюзии артерии сетчатки: популяционное когортное исследование.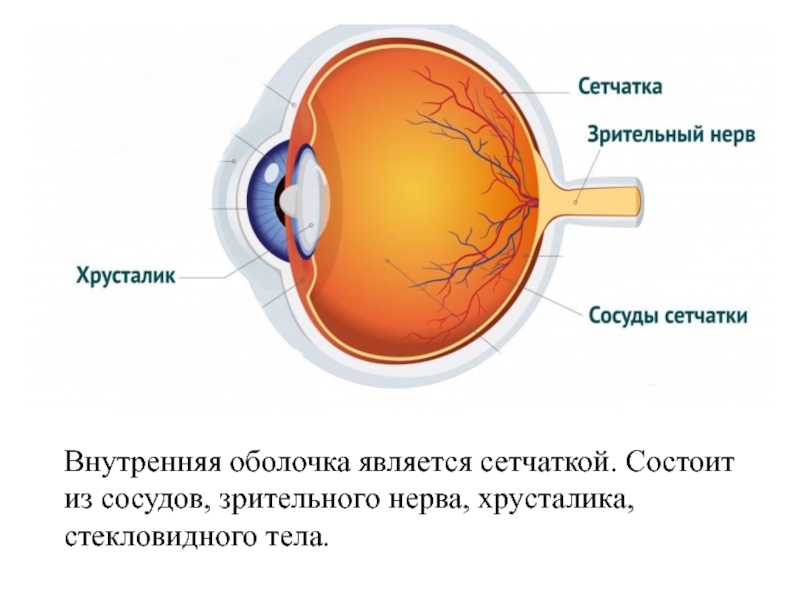 Br J Офтальмол .2014 21 августа [Medline].
Br J Офтальмол .2014 21 августа [Medline].
Chen Y, Wang W, Li J, Yu Y, Li L, Lu N. Окклюзия артерии глазного дна, вызванная косметическими инъекциями в лицо. Чин Мед Дж (англ.) . 2014. 127 (8): 1434-7. [Медлайн].
Карл М.В., Роу Р., Новак Р., Бойер Д.С. Косметические филлеры для лица и сильная потеря зрения. JAMA Офтальмол . 2014 май. 132 (5): 637-9. [Медлайн].
Васавада Д., Баскаран П., Рамакришнан С. Окклюзия сосудов сетчатки, вторичная по отношению к ретробульбарной инъекции: отчет о болезни и обзор литературы. Ближний Восток Afr J Ophthalmol . 2017 янв-март. 24 (1): 57-60. [Медлайн].
Гревен MA, Moshfeghi DM. ОККЛЮЗИЯ ЦЕНТРАЛЬНОЙ СЕТЧАТНОЙ АРТЕРИИ, ВЫЗВАННАЯ СТРАНГУЛЯЦИЕЙ: ИЗОБРАЖЕНИЕ И ОБЗОР ЛИТЕРАТУРЫ. Краткое описание футляров Retin . 2017 Лето. 11 (3): 258-260. [Медлайн].
Краткое описание футляров Retin . 2017 Лето. 11 (3): 258-260. [Медлайн].
Burke SP, Хендерсон AD, Лам BL. Окклюзия центральной артерии сетчатки и инфаркт мозга после инъекции стволовых клеток при облысении. Дж Нейроофтальмол .2017 июн. 37 (2): 216-217. [Медлайн].
Park SJ, Choi NK, Yang BR, Park KH, Lee J, Jung SY и др. Риск и периоды риска инсульта и острого инфаркта миокарда у пациентов с окклюзией центральной артерии сетчатки. Офтальмология . 2015 ноябрь 122 (11): 2336-2343.e2. [Медлайн].
Мейсон Дж.О. 3-й, Патель С.А., Фейст Р.М., Альберт М.А. младший, Хуйсинг К., МакГвин Дж. Младший и др. Неоваскуляризация глаза в глазах с окклюзией центральной артерии сетчатки или окклюзией ветви артерии сетчатки. Клин офтальмол . 2015. 9: 995-1000. [Медлайн].
Чанг Ю.С., Ян Р.Л., Вен С.Ф., Ван Дж.Дж., Чио С.К., Вэй Ф.Т. и др. Окклюзия артерии сетчатки и трехлетний риск инсульта на Тайване: общенациональное популяционное исследование. Ам Дж. Офтальмол . 2012 Октябрь 154 (4): 645-652.e1. [Медлайн].
Dattilo M, Biousse V, Newman NJ. Обновленная информация о лечении окклюзии центральной артерии сетчатки. Нейрол Клин . 2017 Февраль 35 (1): 83-100. [Медлайн].
Мэтью Р., Папавасилеу Э., Сивапрасад С. Автофлуоресценция и оптическая когерентная томография высокого разрешения окклюзий артерий сетчатки. Клин офтальмол . 2010 21 октября. 4: 1159-63. [Медлайн].
2010 21 октября. 4: 1159-63. [Медлайн].
Gong H, Song Q, Wang L. Проявления окклюзии центральной артерии сетчатки, выявленные с помощью флюоресцентной ангиографии глазного дна, связаны со степенью потери зрения. Эксперт Тер Мед . 2016 июн.11 (6): 2420-2424. [Медлайн].
Chen H, Xia H, Qiu Z, Chen W, Chen X. КОРРЕЛЯЦИЯ ОПТИЧЕСКОЙ ИНТЕНСИВНОСТИ НА ОПТИЧЕСКОЙ КОГЕРЕНТНОЙ ТОМОГРАФИИ И ВИЗУАЛЬНЫМ ИСХОДОМ ПРИ ОККЛЮЗИИ ЦЕНТРАЛЬНОЙ РЕТИНАЛЬНОЙ АРТЕРИИ. Сетчатка . 2016 г. 10 марта [Medline].
Chen H, Chen X, Qiu Z, Xiang D, Chen W, Shi F и др. Количественный анализ оптической интенсивности слоев сетчатки на трехмерной оптической когерентной томографии при окклюзии центральной артерии сетчатки. Научный сотрудник . 2015 18 марта. 5: 9269. [Медлайн].
de Carlo TE, Romano A, Waheed NK, Duker JS.Обзор оптической когерентной томографической ангиографии (OCTA). Инт J Сетчатка стекловидного тела . 2015. 1: 5. [Медлайн].
Бонини Филхо М.А., Адхи М., де Карло Т.Э., Феррара Д., Баумаль С.Р., Виткин А.Дж. и др. ОПТИЧЕСКАЯ КОГЕРЕНЦИЯ ТОМОГРАФИЯ АНГИОГРАФИЯ ПРИ ОККЛЮЗИИ СЕТЧАТОЙ АРТЕРИИ. Сетчатка . 2015 ноябрь 35 (11): 2339-46. [Медлайн].
Элкорди А.М., Сато К., Иноуэ И., Мано И., Мацумото Ю., Такахаши А. и др. Окклюзия центральной артерии сетчатки после эндоваскулярного лечения неразорвавшейся аневризмы офтальмологической артерии: отчет о болезни и обзор литературы. NMC Case Rep J . 2016 Июль 3 (3): 71-74. [Медлайн].
NMC Case Rep J . 2016 Июль 3 (3): 71-74. [Медлайн].
Fieß A, Cal Ö, Kehrein S, Halstenberg S, Frisch I, Steinhorst UH. Парацентез передней камеры после окклюзии центральной артерии сетчатки: разумная терапия? BMC Офтальмол . 2014 10 марта, 14:28. [Медлайн].
Feist RM, Emond TL. Транслюменальный лазерный эмболиз Nd: YAG для окклюзии центральной артерии сетчатки. Сетчатка . 2005 25 сентября (6): 797-9. [Медлайн].
Рейнард М., Hanscom TA. Неодим: лазерная артериотомия на иттрий-алюминиево-гранате с эмболэктомией по поводу окклюзии центральной артерии сетчатки. Ам Дж. Офтальмол . 2004, январь, 137 (1): 196-8. [Медлайн].
Opremcak E, Rehmar AJ, Ridenour CD, Borkowski LM, Kelley JK. Восстановление кровотока в сетчатке с помощью транслюменального эмболиза / эмболэктомии Nd: YAG (TYL / E) при окклюзии центральной и ветвистой артерии сетчатки.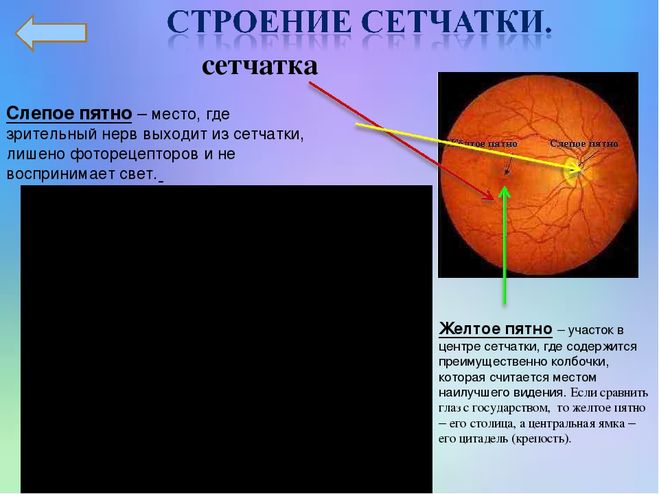 Сетчатка . 2008 28 февраля (2): 226-35.[Медлайн].
Сетчатка . 2008 28 февраля (2): 226-35.[Медлайн].
Лу Н, Ван Н.Л., Ван Г.Л., Ли XW, Ван Й. Хирургия стекловидного тела с прямым массажем центральной артерии сетчатки при окклюзии центральной артерии сетчатки. Глаз (Лондон) . 2009 г., 23 (4): 867-72. [Медлайн].
Шумахер М., Шмидт Д., Юрклис Б., Галл С., Ванке И., Шмур С. и др. Окклюзия центральной артерии сетчатки: местный внутриартериальный фибринолиз по сравнению с консервативным лечением, многоцентровое рандомизированное исследование. Офтальмология .2010 июл.117 (7): 1367-75.e1. [Медлайн].
Wang R, Qian L, Wang Y, Zheng Y, Du S, Lei T, et al. Оценка ретроградного вмешательства ветви глазной артерии в лечении окклюзии центральной артерии сетчатки (CRAO). Медицинский Научный Мониторинг . 2017 8 января. 23: 114-120. [Медлайн].
[Медлайн].
Mercier J, Kastler A, Jean B, Souteyrand G, Chabert E, Claise B и др. Интерес к местному внутриартериальному фибринолизу при острой окклюзии центральной артерии сетчатки: клинический опыт у 16 пациентов. Дж Нейрорадиол . 2015 Июль 42 (4): 229-35. [Медлайн].
Nedelmann M, Graef M, Weinand F, Wassill KH, Kaps M, Lorenz B, et al. Знак ретробульбарного пятна прогнозирует эффекты и этиологию тромболитического лечения при окклюзии центральной артерии сетчатки. Ход . 2015 Август 46 (8): 2322-4. [Медлайн].
Пилен А., Пантенбург С., Шмур С., Шумахер М., Фельтген Н., Юнкер Б. и др. Предикторы прогноза и исхода лечения при окклюзии центральной артерии сетчатки: локальный внутриартериальный фибринолиз vs.консервативное лечение. Нейрорадиология . 2015 Октябрь 57 (10): 1055-62.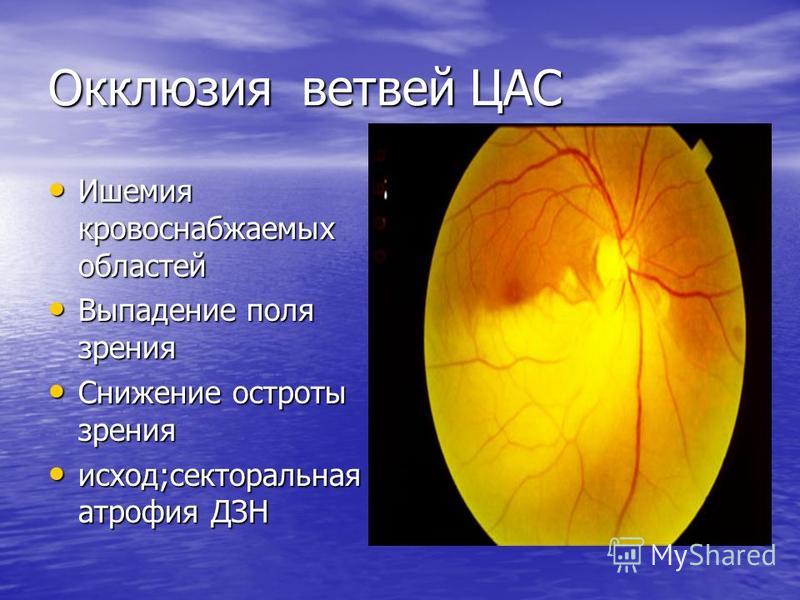 [Медлайн].
[Медлайн].
Ан С.Дж., Пак К.Х., Рю Н.К., Хонг Дж.Х., Юнг С., Юн С.Х. и др. Феномен отсутствия рефлоу при окклюзии центральной артерии сетчатки: частота, факторы риска и клинические последствия. PLoS Один . 2015. 10 (11): e0142852. [Медлайн].
Ан С.Дж., Ким Дж. М., Хонг Дж. Х., Ву С. Дж., Ан Дж., Пак К. Х. и др. Эффективность и безопасность внутриартериального тромболизиса при окклюзии центральной артерии сетчатки. Инвест офтальмол Vis Sci . 2013 21 ноября. 54 (12): 7746-55. [Медлайн].
Маклеод Д., Битти С. Доказательства стойкой ишемической полутени после окклюзии центральной артерии сетчатки с последствиями для фибринолитической терапии. Prog Retin Eye Res . 2015 Ноябрь 49: 82-119. [Медлайн].
Шраг М., Юн Т., Шиндлер Дж.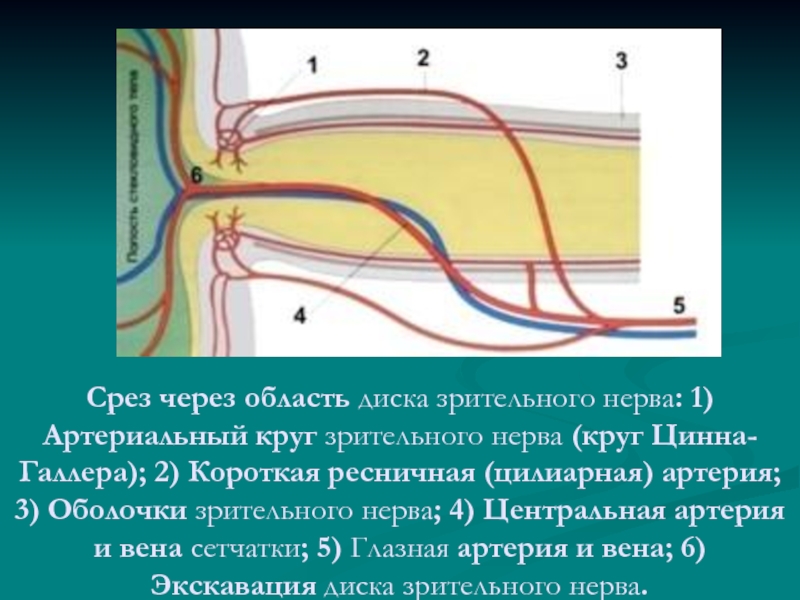 , Киршнер Х., Грир Д. Внутривенная фибринолитическая терапия при окклюзии центральной артерии сетчатки: метаанализ на уровне пациента. JAMA Neurol . 2015 Октябрь 72 (10): 1148-54. [Медлайн].
, Киршнер Х., Грир Д. Внутривенная фибринолитическая терапия при окклюзии центральной артерии сетчатки: метаанализ на уровне пациента. JAMA Neurol . 2015 Октябрь 72 (10): 1148-54. [Медлайн].
Шумахер М., Шмидт Д., Юрклис Б., Галл С., Ванке И., Шмур С. и др. Окклюзия центральной артерии сетчатки: местный внутриартериальный фибринолиз по сравнению с консервативным лечением, многоцентровое рандомизированное исследование. Офтальмология . 2010 июл.117 (7): 1367-75.e1. [Медлайн].
Page PS, Khattar NK, White AC, Cambon AC, Brock GN, Rai SN, et al. Внутриартериальный тромболизис при острой окклюзии центральной артерии сетчатки: систематический обзор и метаанализ. Передний Neurol . 2018. 9:76. [Медлайн].
Даменто Г., Чен М.Х., Ленг Т. Спектрально-доменная оптическая когерентная томография Ангиография окклюзии центральной артерии сетчатки. Офтальмохирургические лазеры для визуализации сетчатки глаза . 2016 г. 1. 47 (5): 467-70. [Медлайн].
Офтальмохирургические лазеры для визуализации сетчатки глаза . 2016 г. 1. 47 (5): 467-70. [Медлайн].
Ан С.Дж., Ким Дж. М., Хонг Дж. Х., Ву С. Дж., Ан Дж., Пак К. Х. и др. Эффективность и безопасность внутриартериального тромболизиса при окклюзии центральной артерии сетчатки. Инвест офтальмол Vis Sci .2013 21 ноября. 54 (12): 7746-55. [Медлайн].
Fieß A, Cal Ö, Kehrein S, Halstenberg S, Frisch I, Steinhorst UH. Парацентез передней камеры после окклюзии центральной артерии сетчатки: разумная терапия? BMC Офтальмол . 2014 10 марта, 14:28. [Медлайн]. [Полный текст].
Олдрич Е.М., Ли А.В., Чен С.С. и др. Местный внутриартериальный фибринолиз, вводимый аликвотами для лечения окклюзии центральной артерии сетчатки: опыт больницы Джона Хопкинса. Ход . 2008 июн. 39 (6): 1746-50.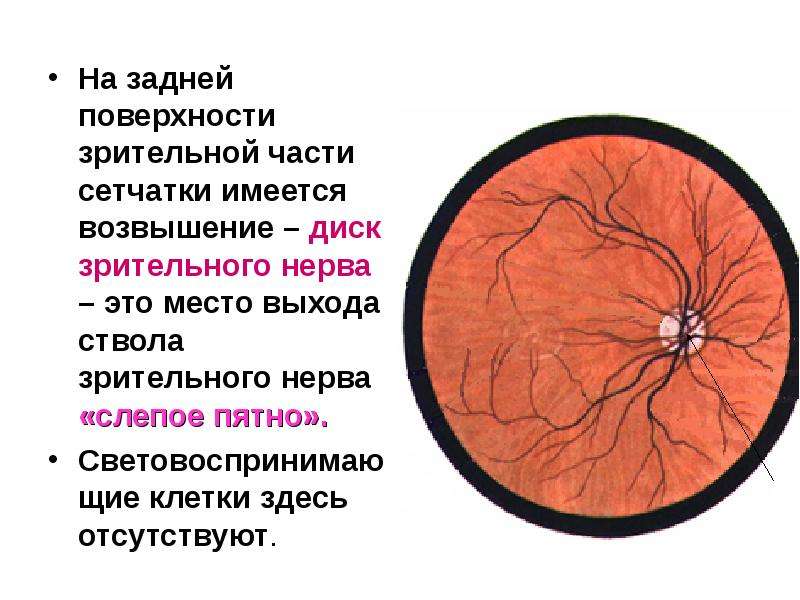 [Медлайн].
[Медлайн].
Atebara NH, Brown GC, Cater J. Эффективность парацентеза передней камеры и карбогена при лечении острой неартериальной окклюзии центральной артерии сетчатки. Офтальмология . 1995 Dec. 102 (12): 2029-34; обсуждение 2034-5. [Медлайн].
Augsburger JJ, Magargal LE. Визуальный прогноз после лечения острой обструкции центральной артерии сетчатки. Br J Офтальмол .1980 декабрь 64 (12): 913-7. [Медлайн].
Бейран И., Рейссман П., Шарф Дж., Наум З., Миллер Б. Гипербарическая оксигенация в сочетании с лечением нифедипином при недавно возникшей окклюзии артерии сетчатки. Eur J Ophthalmol . 1993 апрель-июнь. 3 (2): 89-94. [Медлайн].
Biousse V, Calvetti O, Bruce BB, Newman NJ. Тромболизис при окклюзии центральной артерии сетчатки. Дж Нейроофтальмол . 2007 сентября, 27 (3): 215-30. [Медлайн].
Дж Нейроофтальмол . 2007 сентября, 27 (3): 215-30. [Медлайн].
Браун Г.Окклюзионная болезнь артерий сетчатки. Гайер Д.Р., изд. Сетчатка-стекловидное тело-макула . У. Б. Сондерс; 1999. Vol. 1: 271-85.
Коричневый GC. Обструктивная болезнь артерий сетчатки. Райан SJ, изд. Сетчатка . Ежегодник Мосби; 1994. Vol 2: 1361-77.
Brown GC, Magargal LE, Shields JA, Goldberg RE, Walsh PN. Артериальная непроходимость сетчатки у детей и молодых людей. Офтальмология . 1981, январь, 88 (1): 18-25. [Медлайн].
Carrero JL, Sanjurjo FJ.Двусторонняя окклюзия цилиоретинальной артерии при антифосфолипидном синдроме. Сетчатка . 2006 26 января (1): 104-6. [Медлайн].
Ffytche TJ, Bulpitt CJ, Kohner EM, Archer D, Dollery CT. Влияние изменения внутриглазного давления на микроциркуляцию сетчатки. Br J Офтальмол .1974 Май. 58 (5): 514-22. [Медлайн].
Hattenbach LO, Kuhli-Hattenbach C, Scharrer I., Baatz H. Внутривенный тромболизис с использованием низких доз рекомбинантного тканевого активатора плазминогена при окклюзии центральной артерии сетчатки. Ам Дж. Офтальмол . 2008 ноябрь 146 (5): 700-6. [Медлайн].
Хайрех СС. Распространенные заблуждения об острых окклюзионных нарушениях сосудов сетчатки. Prog Retin Eye Res . 2005 г., 24 июля (4): 493-519. [Медлайн].
Хайрех СС, Циммерман МБ. Изменения глазного дна при окклюзии центральной артерии сетчатки. Сетчатка . 2007 марта, 27 (3): 276-89. [Медлайн].
Герцог Л.М., Мейер Г.В., Карсон С. Окклюзия центральной артерии сетчатки, обработанная гипербарическим кислородом. Журнал гипербарической медицины .1992. 7: 33-42.
Knoop K, Trott A. Офтальмологические процедуры в отделении неотложной помощи — Часть I: Немедленные процедуры по сохранению зрения. Acad Emerg Med . 1994 июль-авг. 1 (4): 408-12. [Медлайн].
Лейси С., Армстронг Л.Л., Ингрэм Н. Справочник по лекарствам . 4-е изд. Кливленд: Lexi-Comp, Inc; 1996.
4-е изд. Кливленд: Lexi-Comp, Inc; 1996.
Магаргал ЛЭ, Гольдберг РЭ. Парацентез передней камеры в лечении острой неартериальной окклюзии центральной артерии сетчатки. Surg Forum . 1977. 28: 518-21. [Медлайн].
Mangat HS. Окклюзия артерии сетчатки. Сурв офтальмол . 1995 сентябрь-октябрь. 40 (2): 145-56. [Медлайн].
Miyake Y, Horiguchi M, Matsuura M. Гипербарическая оксигенотерапия на 72 глазах с артериальной окклюзией сетчатки. 9-й Международный симпозиум по подводной и гипербарической физиологии . Общество подводной и гипербарической медицины; 1987. 949-53.
Noble J, Weizblit N, Baerlocher MO, Eng KT.Внутриартериальный тромболизис при окклюзии центральной артерии сетчатки: систематический обзор. Br J Офтальмол .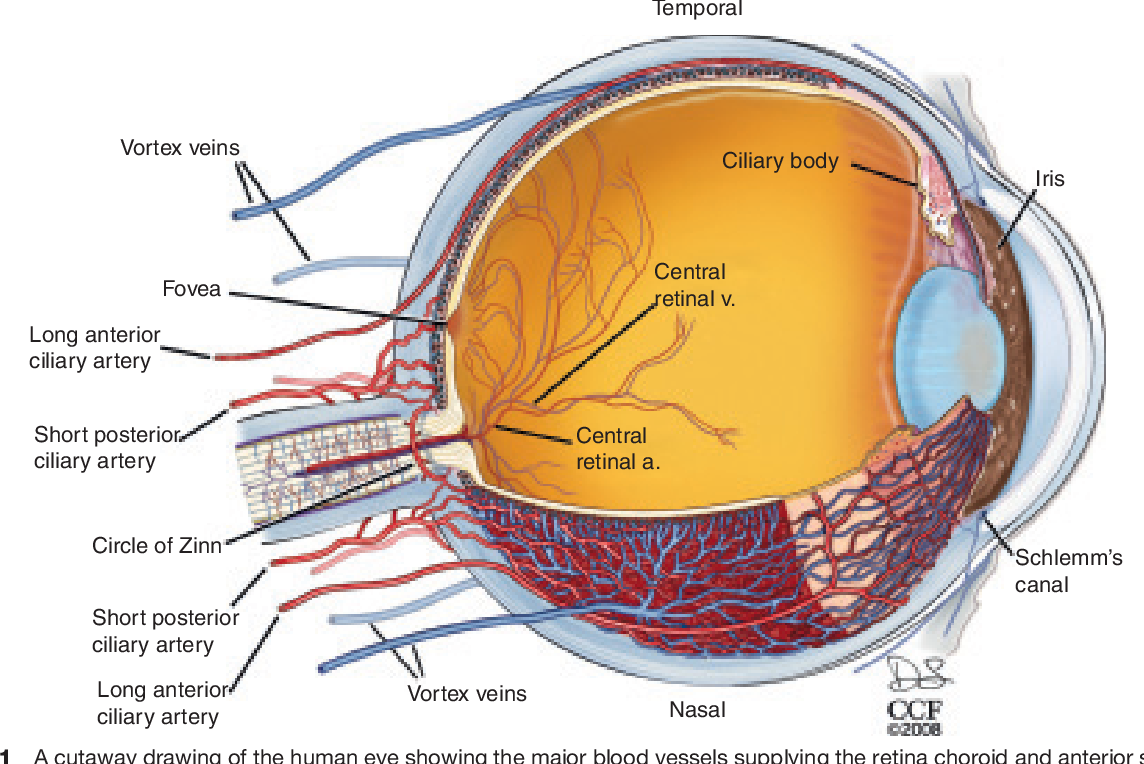 2008 май. 92 (5): 588-93. [Медлайн].
2008 май. 92 (5): 588-93. [Медлайн].
Оздемир Х., Каракорлу С., Каракорлу М. Результаты оптической когерентной томографии при окклюзии центральной артерии сетчатки. Сетчатка . 2006 26 января (1): 110-2. [Медлайн].
Ри Д.Д., Пайфер М. Окклюзия центральной артерии сетчатки. Глазное руководство Wills: Диагностика и лечение глазных болезней в офисах и отделениях неотложной помощи .Липпинкотт Уильямс и Уилкинс; 2000. 331-5.
Шмидт Д., Шумахер М, Вахлоо А.К. Инфузия микрокатетерной урокиназы при окклюзии центральной артерии сетчатки. Ам Дж. Офтальмол . 1992 15 апреля. 113 (4): 429-34. [Медлайн].
Скотт И., Флинн Х., Роза Р. Другие сосудистые заболевания сетчатки. Атлас офтальмологии . Нью-Йорк: Спрингер-Верлаг; 2000. 297.
297.
Шинода К., Ямада К., Мацумото К.С., Кимото К., Накацука К.Изменения толщины сетчатки коррелируют с изменениями электроретинограммы в глазах с окклюзией центральной артерии сетчатки. Грэфес Арч Клин Эксперт Офтальмол . 2008 июль 246 (7): 949-54. [Медлайн].
Weber J, Remonda L, Mattle HP и др. Селективный внутриартериальный фибринолиз острой окклюзии центральной артерии сетчатки. Ход . 1998 29 октября (10): 2076-9. [Медлайн].
Wolintz RJ. Каротидная эндартерэктомия при офтальмологических проявлениях: показана ли она? Дж Нейроофтальмол . 2005 25 декабря (4): 299-302. [Медлайн].
Рэй SH. Лечение острой зрительной недостаточности. J Neurol Neurosurg Psychiatry . 1993 г., 56 (3): 234-40. [Медлайн].
Cheng HC, Pan RH, Yeh HJ, Lai KR, Yen MY, Chan CL и др. Загрязнение окружающего воздуха и риск окклюзии центральной артерии сетчатки. Офтальмология . 2016 декабря 123 (12): 2603-2609. [Медлайн].
Moran CORE | Окклюзия центральной артерии сетчатки
Окклюзия центральной артерии сетчатки
На главную / Обзор базовой офтальмологии / Retina
Заголовок: Окклюзия центральной артерии сетчатки
Автор: Жюстин Ченг, 4 -й -летний студент-медик, Медицинский факультет Университета Айовы
Обзор :
Окклюзия центральной артерии сетчатки (CRAO) — это нарушение кровоснабжения сетчатки, которое грубо называют «инсультом глаза».«Это обычно из-за эмболии и часто вызывает значительную потерю зрения.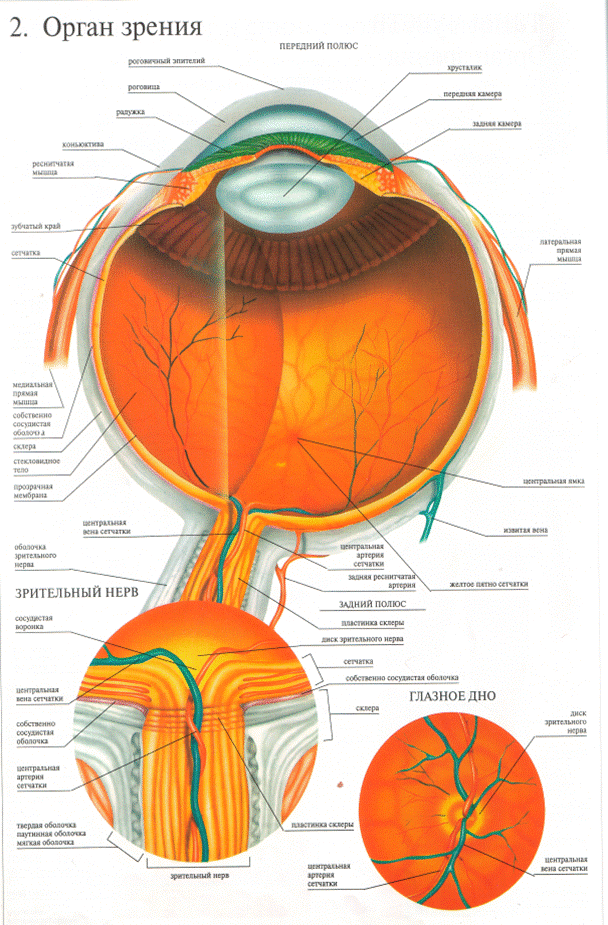 Лечение противоречиво и обычно не вызывает восторга, но обследование имеет важное клиническое значение, учитывая повышенный риск дополнительных сосудистых событий в будущем, таких как CRAO другого глаза или церебрально-сосудистая катастрофа (CVA). Если изолированная дистальная артериола закупорена, то она классифицируется как окклюзия ветви артерии сетчатки, а не как CRAO.
Лечение противоречиво и обычно не вызывает восторга, но обследование имеет важное клиническое значение, учитывая повышенный риск дополнительных сосудистых событий в будущем, таких как CRAO другого глаза или церебрально-сосудистая катастрофа (CVA). Если изолированная дистальная артериола закупорена, то она классифицируется как окклюзия ветви артерии сетчатки, а не как CRAO.
Патофизиология
Центральная артерия сетчатки, которая является ветвью офтальмологической артерии (ОА), служит кровоснабжением внутренней сетчатки.Внешняя сетчатка снабжена хориокапиллярами сосудистой оболочки. Острая окклюзия центральной артерии сетчатки лишает внутреннюю сетчатку питательных веществ и кислорода, что при длительном воздействии вызывает необратимое ишемическое повреждение. Точное время этого необратимого ишемического повреждения является предметом обсуждения, но исследования на животных показали, что через четыре часа происходит необратимое повреждение нервных волокон. У части популяции есть цилиоретинальная артерия, которая снабжает сетчатку между ямкой и зрительным нервом, отдельно от центральной артерии сетчатки (изображение A).Если у пациента имеется цилиоретинальная артерия, центральное зрение иногда может быть сохранено.
У части популяции есть цилиоретинальная артерия, которая снабжает сетчатку между ямкой и зрительным нервом, отдельно от центральной артерии сетчатки (изображение A).Если у пациента имеется цилиоретинальная артерия, центральное зрение иногда может быть сохранено.
Изображение A
Презентация
Пациенты обычно поступают с внезапной, резкой и безболезненной потерей зрения на один глаз — сосчитайте пальцы или хуже. У пациента должен быть относительный афферентный дефект зрачка (RAPD) в пораженном глазу. Могут быть неполные дефекты поля зрения, которые могут быть обнаружены при тестировании конфронтационного поля зрения . Обычно наблюдается диффузное отбеливание сетчатки с вишнево-красным пятном в макуле (изображения B и C), аттенюация артерий сетчатки (изображение B) и отек диска зрительного нерва.Эти результаты не всегда появляются сразу, но появляются в течение нескольких часов после события. Иногда эмболы можно наблюдать в артериолах сетчатки в виде небольшого желтого рефрактильного тельца, указывающего на холестериновый эмбол или бляшку Холленхорста (см.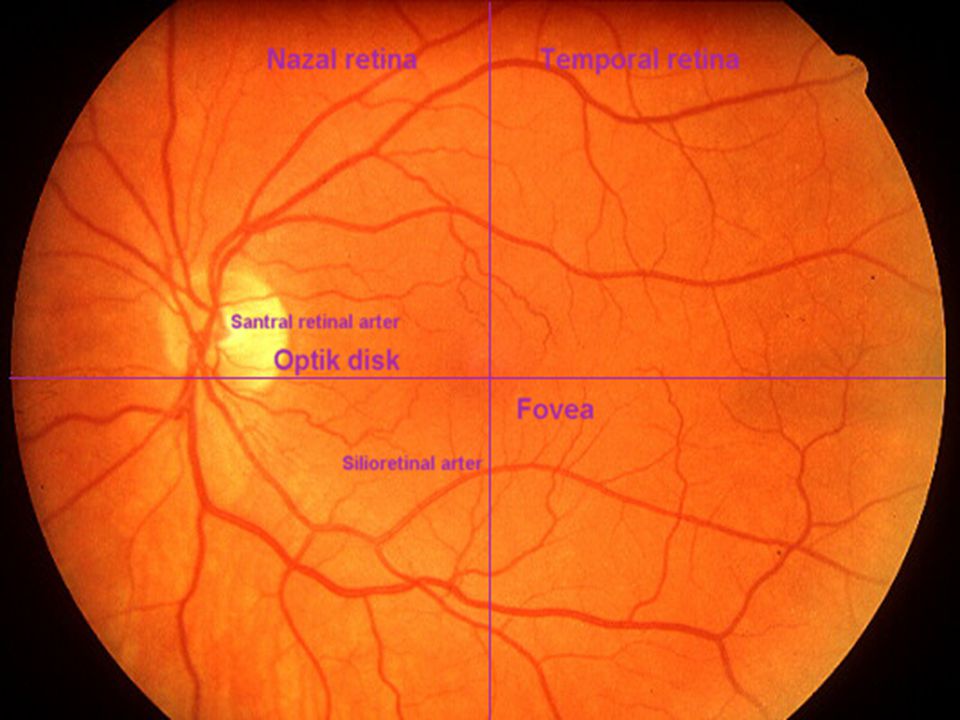 Фото). Если эмбол небольшой и бледный, это может указывать на эмбол фибриновых тромбоцитов.
Фото). Если эмбол небольшой и бледный, это может указывать на эмбол фибриновых тромбоцитов.
Изображение B
Изображение C
Дальнейшие испытания
Хотя CRAO можно диагностировать клинически, флуоресцентная ангиография может дать дополнительные сведения.Он показывает отсроченное наполнение артерий сетчатки и отсроченное время артериовенозного транзита и позволяет отличить CRAO от BRAO, характеризуя степень ишемического повреждения. Глазная когерентная томография (ОКТ) покажет отек и утолщение внутренней сетчатки в краткосрочной перспективе и атрофию внешней сетчатки в долгосрочной перспективе.
Если пациенту больше 60 лет, спросите о гигантоклеточном артериите симптомах, таких как хромота челюсти, болезненность кожи головы, слабость проксимальных мышц, и имеют низкий порог для определения маркеров воспаления (СОЭ / СРБ).При повышении начните с высоких доз стероидов и назначьте поверхностную биопсию височной артерии для диагностики гигантоклеточного артериита. Когда CRAO возникает в результате этого васкулита, его называют «артериальным», на него приходится только 4,5% всех случаев CRAO (Varma et al, 2013). Все остальные причины называются «неартериальными».
Когда CRAO возникает в результате этого васкулита, его называют «артериальным», на него приходится только 4,5% всех случаев CRAO (Varma et al, 2013). Все остальные причины называются «неартериальными».
Для неартериальной этиологии наиболее частой причиной CRAO являются эмболы сонных артерий, из которых 74% этих эмболов составляют холестерин, 10,5% кальцифицированы, а остальные — фибрин (Varma et al, 2013).Когда поражающая эмбола представляет собой бляшку холестерина и видна при осмотре, это называется бляшкой Холленхорста. Спросите о факторах риска атеросклероза у пациента, таких как диабет, гипертония, заболевание периферических сосудов и ишемическая болезнь сердца, и внимательно найдите бляшку Холленхорста. Рассмотрите возможность заказа дуплексного УЗИ сонной артерии для поиска излечимого стеноза сонной артерии. Предупредите лечащего врача, чтобы тот пересмотрел факторы риска сосудов, включая эхокардиограмму и электрокардиограмму.Если пациент молодой и у него мало сосудистых факторов риска, рассмотрите возможность коагулопатии, такой как фактор V Лейдена, и закажите соответствующее лабораторное обследование.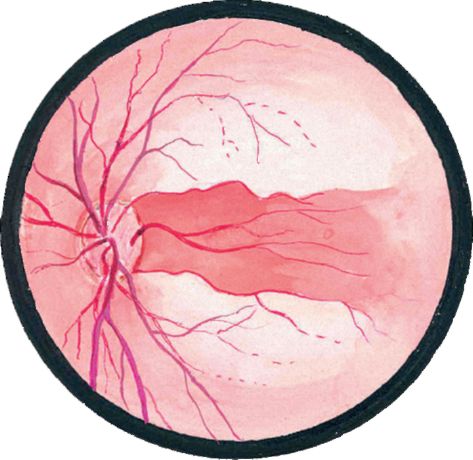
Лечение
Лечение CRAO является спорным и часто безуспешным. Тем не менее, как и при лечении инсульта, время — это зрение, и любая попытка исправить резкую потерю зрения стоит для пациента. Методы лечения можно разделить на удаление эмболов, улучшение оксигенации и повышение перфузионного давления сетчатки за счет снижения внутриглазного давления.Некоторые из способов достижения этих целей включают массаж глаз, ингаляцию карбогена, гипербарический кислород, выполнение постукивания передней камеры или пероральное введение ацетазоламида для снижения ВГД. Также предлагался тромболизис, но из-за побочных эффектов и неоднозначных результатов он обычно не рекомендуется.
Прогноз и осложнения
Прогноз зависит от продолжительности окклюзии и наличия цилиоретинальной артерии, но обычно плохой. Одно исследование показало, что, когда окклюзия была преходящей, 87% неартериальных CRAO улучшились (Hayreh, 2007).67% пациентов с цилиоретинальной артерией также отметили улучшение (Hayreh, 2007).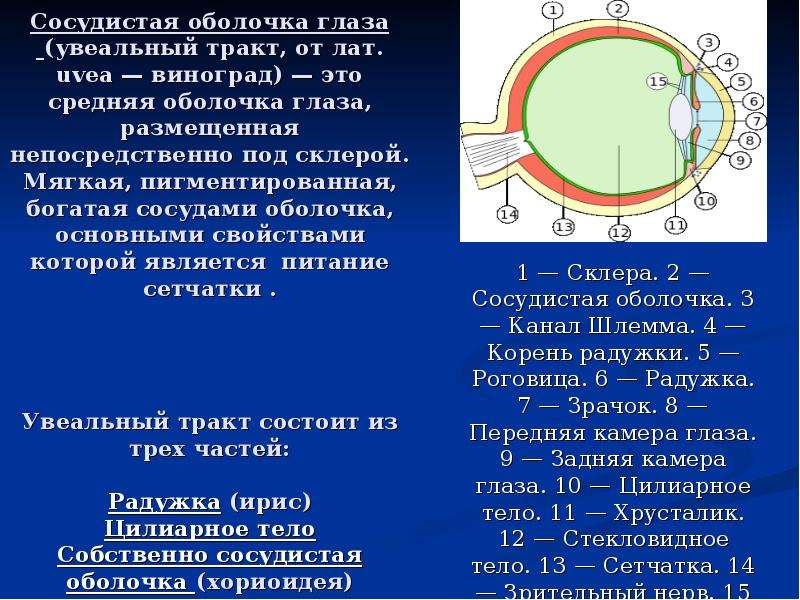 Наибольшее улучшение остроты зрения произошло в течение первой недели. У 20% людей может развиться неоваскуляризация радужной оболочки, которая, в свою очередь, может вызвать глаукому (Hayreh, 2005).
Наибольшее улучшение остроты зрения произошло в течение первой недели. У 20% людей может развиться неоваскуляризация радужной оболочки, которая, в свою очередь, может вызвать глаукому (Hayreh, 2005).
Список литературы
Варма Д.Д., Кугати С., Ли А.В., Чен С.С. Обзор окклюзии центральной артерии сетчатки: клиническая картина и лечение. Глаз (Лонд). 2013 июн; 27 (6): 688–697.
Хайрех СС, Циммерман МБ.Изменения глазного дна при окклюзии центральной артерии сетчатки. Сетчатка. 2007 Март; 27 (3): 276-89.
Хайрех СС, Циммерман МБ. Окклюзия центральной артерии сетчатки: визуальный результат. Am J Ophthalmol. 2005 сентябрь; 140 (3): 376-91.
Графф-Рэдфорд Дж., Боэс С.Дж., Браун Р.Д. История бляшек Холленхорста. Гладить. 2015; 46: e82-e84.
Бакри С.Дж., Лукман А., Патик Б., Чандрасекаран К. Необходимо ли ультразвуковое исследование сонных артерий при клинической оценке бессимптомной бляшки Холленхорста? Trans Am Ophthalmol Soc.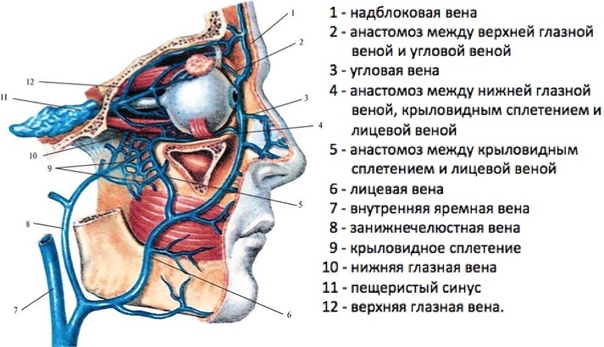 2013 сен; 111: 17–23.
2013 сен; 111: 17–23.
Идентификатор: Moran_CORE_23930
Окклюзия центральной артерии сетчатки (CRAO)
Центральная артерия сетчатки — это ветвь глазной артерии, кровоснабжающая сетчатку.
Окклюзия центральной артерии сетчатки (CRAO) означает закупорку центральной артерии сетчатки, которая приводит к глубокой и острой потере зрения. Это также связано с повышенным риском развития церебрального инсульта и ишемической болезни сердца.
Это связано с развитием атеросклероза в системных и глазных артериях.
CRAO обычно вызывается тромбоэмболией из-за атеросклеротических бляшек в сонной артерии, хотя он также может возникать из-за стеноза сонной артерии или бляшек в коронарных сосудах.
Типы CRAO
CRAO может быть следующих типов:
- Неартериальный перманентный: это наиболее распространенный тип, наблюдается у двух из каждых трех пациентов.
 Факторы риска включают:
Факторы риска включают:- Гипертония
- Сахарный диабет
- Атеросклеротическая болезнь сонных или коронарных артерий
- Преходящие ишемические атаки (ТИА) или цереброваскулярные нарушения
- Курение
- v = Сосудистые заболевания, такие как заболевания соединительной ткани, использование оральных контрацептивов или миелопролиферативное заболевание у более молодых пациентов
- Неартериальный преходящий: подобно ТИА, это состояние связано с острым, но преходящим приступом потери зрения из-за кратковременной окклюзии центральной артерии сетчатки, которая быстро и спонтанно проходит.Спазм сосудов, вызванный серотонином, может быть одним из способов возникновения этого типа окклюзии, поскольку тромбоциты, присутствующие в сочетании с атеросклеротическими бляшками, выделяют это нейрохимическое вещество.
- Неартериитный CRAO с сохранением цилиоретинальной артерии: дополнительная цилиоретинальная артерия обнаруживается почти у половины всех людей и снабжает сетчатку в различной степени.
 С началом CRAO наличие этой артерии может уберечь сетчатку от обширного повреждения, если она покрывает значительную площадь сетчатки.
С началом CRAO наличие этой артерии может уберечь сетчатку от обширного повреждения, если она покрывает значительную площадь сетчатки. - Артериит CRAO из-за гигантоклеточного артериита — обнаруживается примерно в 5% случаев.
Диагностика
Диагноз CRAO основан на следующих клинических признаках:
- Потеря зрения на один глаз в анамнезе, не связанная с болью, и внезапное начало
- Выявление факторов риска CRAO, перечисленных выше
- Результаты физикального обследования, такие как фибрилляция предсердий, которая предрасполагает к тромбоэмболическим явлениям, и болезненность кожи головы при височном артериите
- Результаты офтальмологического обследования, такие как помутнение заднего полюса сетчатки примерно у 58% пациентов, в то время как вишнево-красное пятно наблюдается у 9 из каждых 10 человек.Аттенюация артерий сетчатки обнаруживается у трети пациентов.
- Результаты офтальмологического исследования и других анализов: офтальмоскопия может показать наличие тромбов в сосудах, внешний вид которых зависит от типа тромбов.
 Тип сосудистого заболевания также можно предположить как гипертоническую ретинопатию или преретинальные артериальные петли. Флюоресцентная ангиография глазного дна выявляет признаки перевозки скота в виде столба крови внутри ветвей артерии сетчатки с нарушением наполнения вовлеченных кровеносных сосудов.
Тип сосудистого заболевания также можно предположить как гипертоническую ретинопатию или преретинальные артериальные петли. Флюоресцентная ангиография глазного дна выявляет признаки перевозки скота в виде столба крови внутри ветвей артерии сетчатки с нарушением наполнения вовлеченных кровеносных сосудов.
Менеджмент
Заболевание лечится различными способами, но ни один из них не оказался более эффективным, чем плацебо. Доступные варианты для ведения острой фазы включают:
- Изосорбид динитрат сублингвально
- Системный пентоксиффиллин
- Углеводы для вдыхания
- Гипербарический кислород
- Массаж глаз
- Ацетазоламид для внутривенного введения
- Маннитол для внутривенного введения
- Парацентез передней камеры
- Системные кортикостероиды, такие как метилпреднизолон
- Компрессия глазного яблока
- Тканевый активатор плазминогена для растворения сгустков и восстановления кровообращения в сетчатке
Управление подострой фазой связано с предотвращением неоваскуляризации и связанных с ней осложнений, таких как дальнейшая потеря зрения.

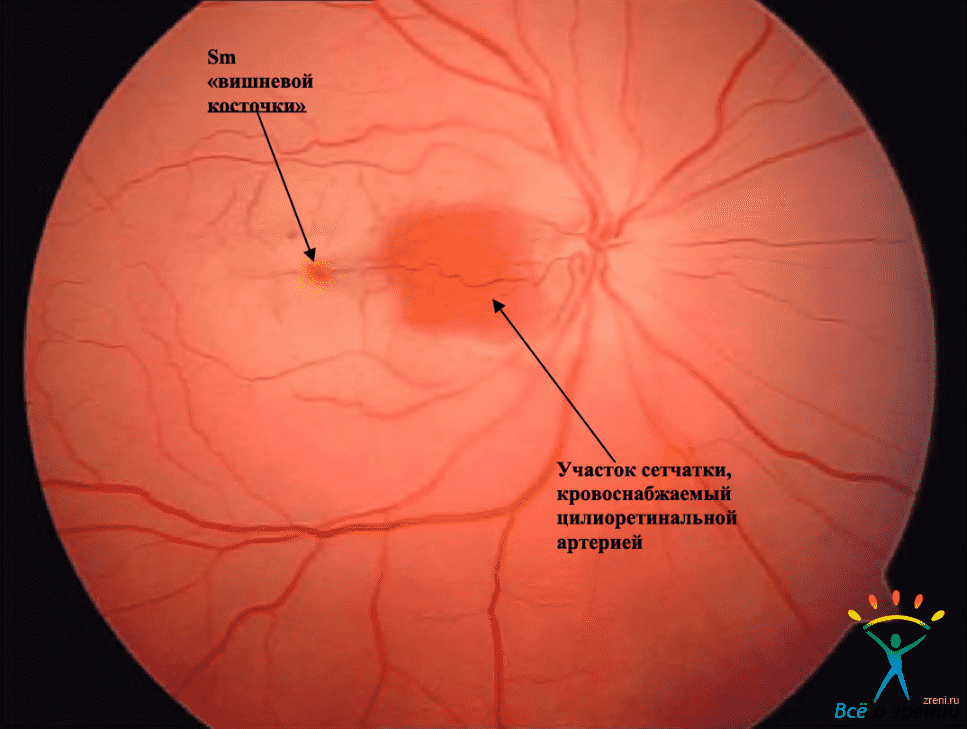 .. % волокон зрительных нервов: Варианты ответов
.. % волокон зрительных нервов: Варианты ответов Включите изофлуран концентрации до 2% и мониторинг анестезии. Большие животные (> 300), может потребоваться более высокая концентрация изофлуран. Анестезия должна контролироваться во время операции и изофлуран дозировка корректируется. Глубина и частота дыхания должна постоянно оцениваться и ног щепотку оценки (каждые 5 минут) за отсутствие глубокой боли должны быть выполнены.
Включите изофлуран концентрации до 2% и мониторинг анестезии. Большие животные (> 300), может потребоваться более высокая концентрация изофлуран. Анестезия должна контролироваться во время операции и изофлуран дозировка корректируется. Глубина и частота дыхания должна постоянно оцениваться и ног щепотку оценки (каждые 5 минут) за отсутствие глубокой боли должны быть выполнены. д.), а затем на 70% этанола. Поддерживать роговицы влажные всей операции с применением офтальмологического глазная мазь (Слезы Naturale ТЧ) для роговицы. Распространение мазь по поверхности роговицы, вручную открывать и закрывать веки.
д.), а затем на 70% этанола. Поддерживать роговицы влажные всей операции с применением офтальмологического глазная мазь (Слезы Naturale ТЧ) для роговицы. Распространение мазь по поверхности роговицы, вручную открывать и закрывать веки. Используйте кость превосходный орбиту в качестве руководства для разреза. Следующая продолжают разрез вперед к переднему предел орбиту. Разрез верхнего орбиту лучше всего сделать с помощью небольшого устройства прижигания, чтобы предотвратить кровотечение из основных сосудов, которые общаются с венозных синусов.
Используйте кость превосходный орбиту в качестве руководства для разреза. Следующая продолжают разрез вперед к переднему предел орбиту. Разрез верхнего орбиту лучше всего сделать с помощью небольшого устройства прижигания, чтобы предотвратить кровотечение из основных сосудов, которые общаются с венозных синусов.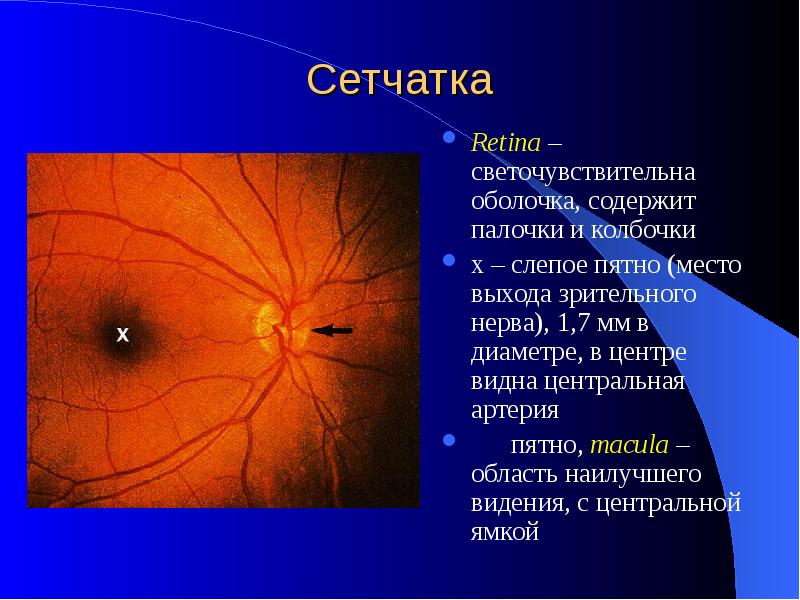 Хирургических области должны быть периодически очищать таким образом, чтобы лучше визуализировать структуры в орбиту глаза.
Хирургических области должны быть периодически очищать таким образом, чтобы лучше визуализировать структуры в орбиту глаза.

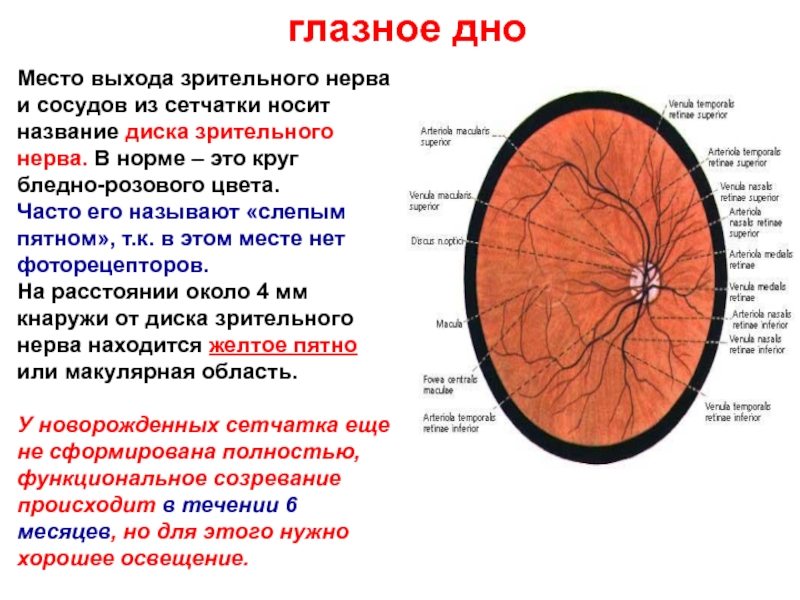 Уберите мышцы самостоятельно или в унисон, используя изогнутый пинцет глаз зубчатые соусом, еще раз, потянув в соответствии с мышечными волокнами. Прикрепите оставшиеся длины мышцы втягивающим вместе с мышцами, которые убирались в шагах 3.8 и 3.9 и лентой вниз втягивающим применять тягу. В общей сложности 4 мышцы теперь будет прикреплен к втягивающим. Это будет вращать глазами вперед и наружу с целью выявления жиросодержащих оболочка, которая окружает зрительный нерв.
Уберите мышцы самостоятельно или в унисон, используя изогнутый пинцет глаз зубчатые соусом, еще раз, потянув в соответствии с мышечными волокнами. Прикрепите оставшиеся длины мышцы втягивающим вместе с мышцами, которые убирались в шагах 3.8 и 3.9 и лентой вниз втягивающим применять тягу. В общей сложности 4 мышцы теперь будет прикреплен к втягивающим. Это будет вращать глазами вперед и наружу с целью выявления жиросодержащих оболочка, которая окружает зрительный нерв.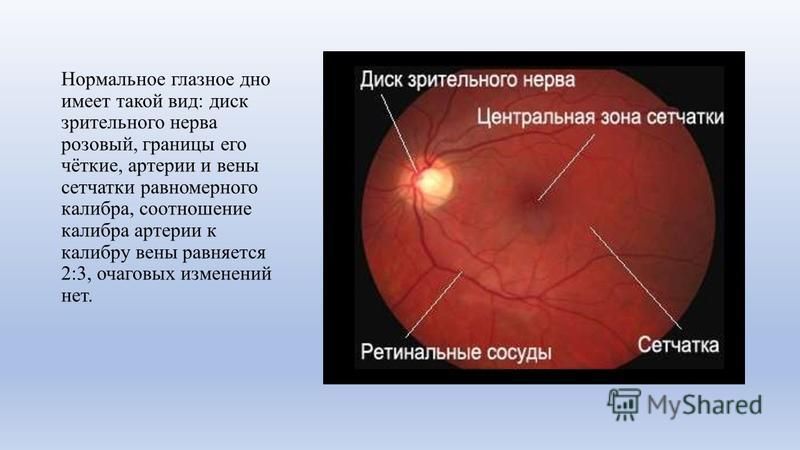 Держите в чистоте использованием стерильной PBS и хирургических мазки для очистки небольших количеств крови, которые возникают из-за удаления тканей.
Держите в чистоте использованием стерильной PBS и хирургических мазки для очистки небольших количеств крови, которые возникают из-за удаления тканей. Используйте щипцы и ножницы, чтобы драпировка оболочки по обе стороны от зрительного нерва.
Используйте щипцы и ножницы, чтобы драпировка оболочки по обе стороны от зрительного нерва.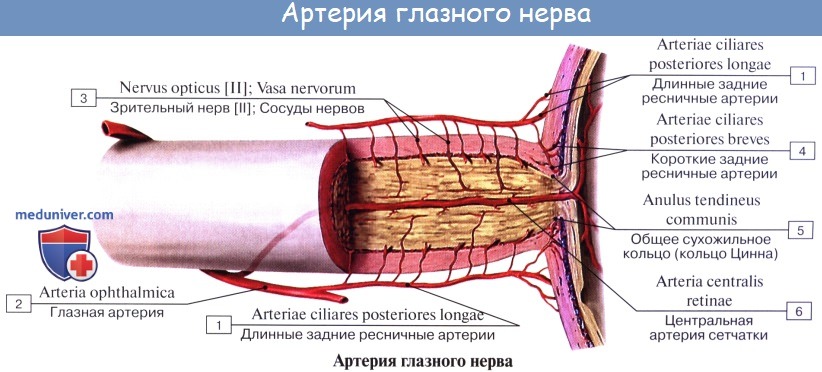 Пересекаются оптические культи нерва теперь будут иметь свободный конец, обеспечивая удаление крючок.
Пересекаются оптические культи нерва теперь будут иметь свободный конец, обеспечивая удаление крючок. Не ставьте чайник восстановления клетку, чтобы устранить возможность аспирации постельные принадлежности во время восстановления.
Не ставьте чайник восстановления клетку, чтобы устранить возможность аспирации постельные принадлежности во время восстановления.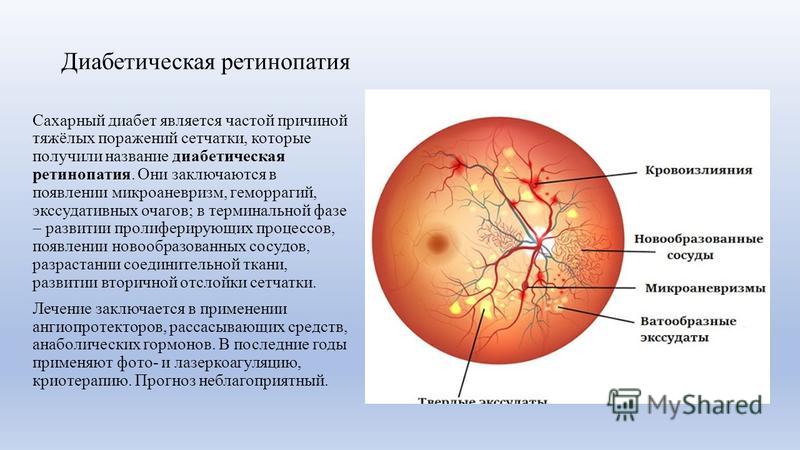


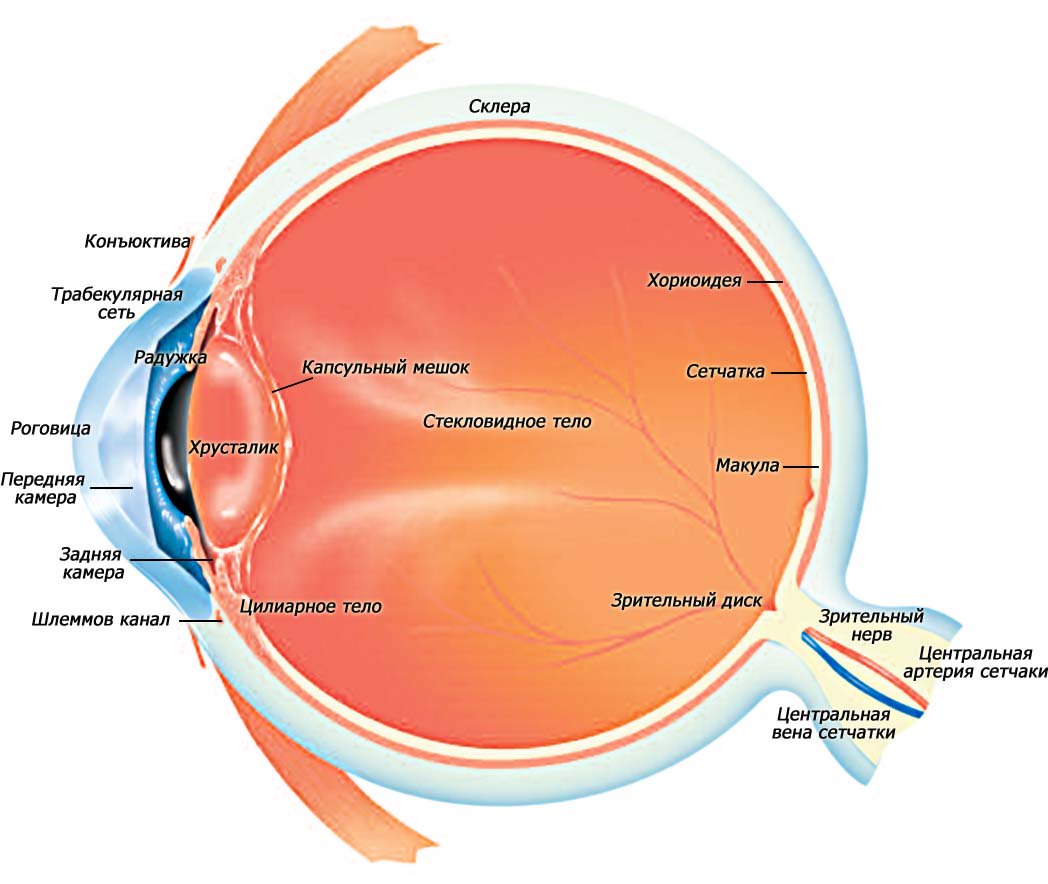 Факторы риска включают:
Факторы риска включают: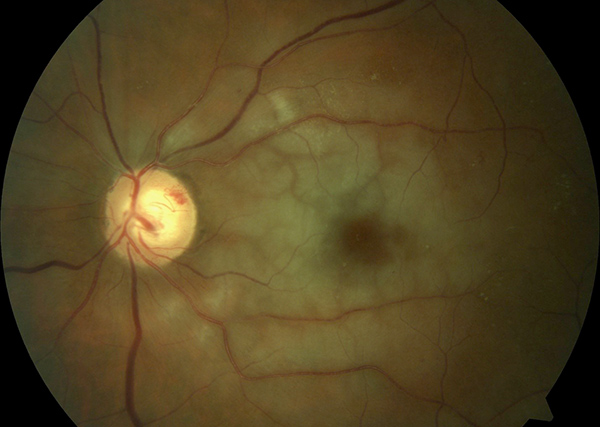 С началом CRAO наличие этой артерии может уберечь сетчатку от обширного повреждения, если она покрывает значительную площадь сетчатки.
С началом CRAO наличие этой артерии может уберечь сетчатку от обширного повреждения, если она покрывает значительную площадь сетчатки.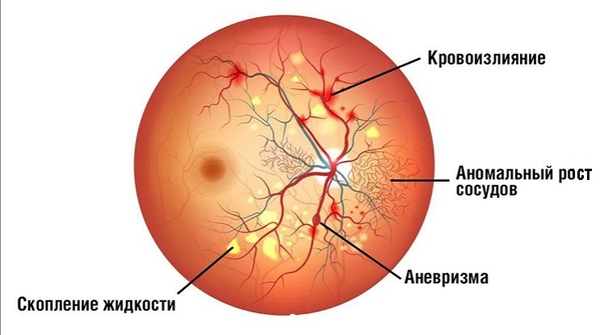 Тип сосудистого заболевания также можно предположить как гипертоническую ретинопатию или преретинальные артериальные петли. Флюоресцентная ангиография глазного дна выявляет признаки перевозки скота в виде столба крови внутри ветвей артерии сетчатки с нарушением наполнения вовлеченных кровеносных сосудов.
Тип сосудистого заболевания также можно предположить как гипертоническую ретинопатию или преретинальные артериальные петли. Флюоресцентная ангиография глазного дна выявляет признаки перевозки скота в виде столба крови внутри ветвей артерии сетчатки с нарушением наполнения вовлеченных кровеносных сосудов.