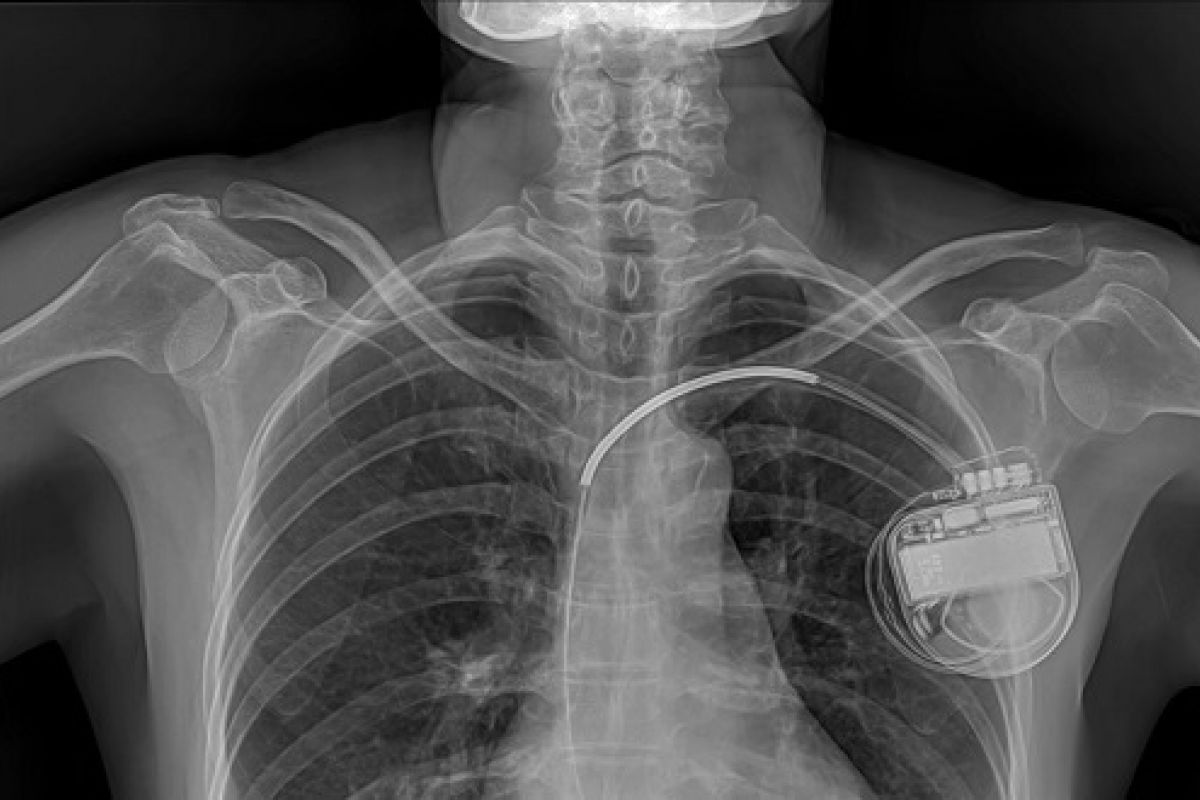
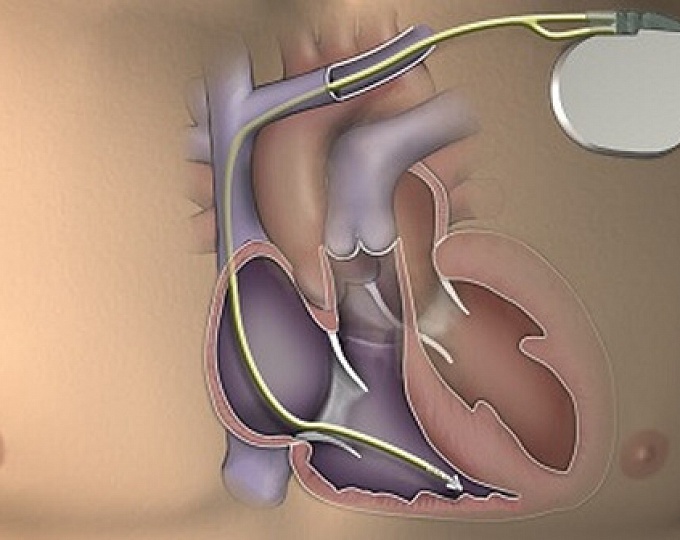
Имплантация трехкамерного электрокардиостимулятора с функцией кардиовертера-дефибриллятора
Введение
Эта информация специально подготовлена для Вас, чтобы Вы, Ваши родные и близкие нашли на этих страницах ответы на интересующие Вас вопросы. Более двух миллионов человек благодаря кардиостимулятору живут полноценной жизнью – учатся, работают, путешествуют, занимаются спортом. Большинство пациентов с кардиостимуляторами вспоминают о нем лишь тогда, когда приходят на медицинский осмотр, а в будничной жизни их активность в семье, на отдыхе и на работе, ничем не отличаются от окружающих людей.
В первую очередь, основной целью имплантации кардиостимулятора является устранение угрожающих Вашей жизни аритмий и улучшение качества Вашей жизни. Все последующие ограничения и Ваш режим будут зависеть от Вашего физического состояния, проявлений заболевания и тех рекомендаций, которые Вы получите от своего врача.
Кардиостимуляция и почему она необходима для Вашего сердца
Наиболее распространенное состояние, при котором требуется применение электрокардиостимулятора, называется брадикардия и означает слишком низкую для потребностей организма частоту сердечных сокращений.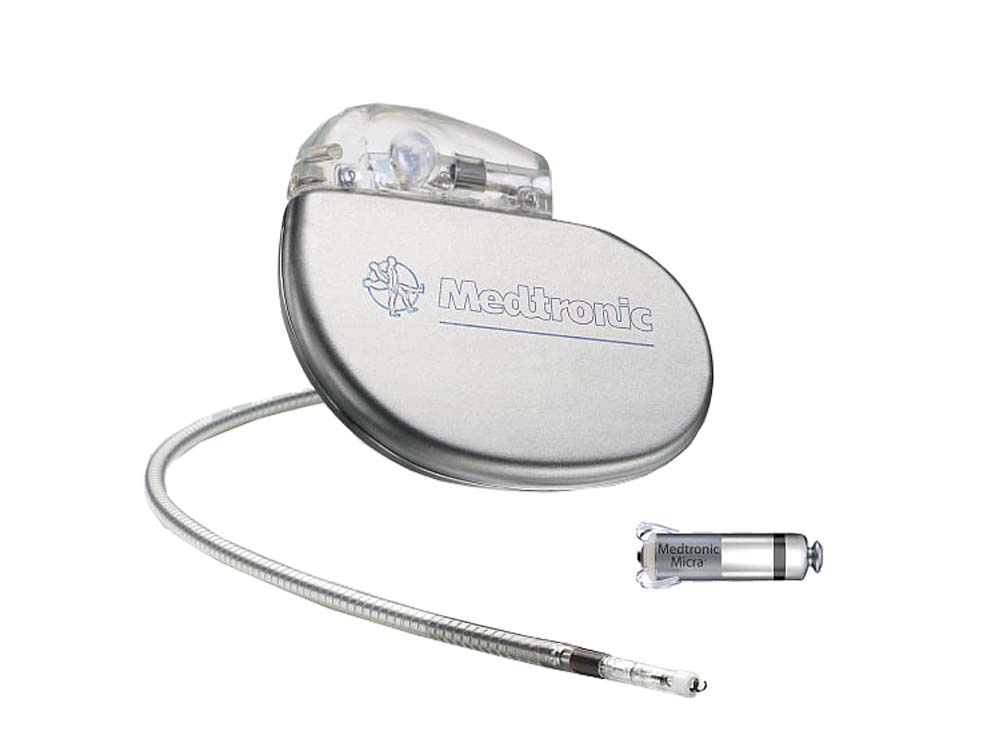 Возможные симптомы брадикардии – это головокружение, крайняя утомляемость, одышка, обмороки. Брадикардия обычно вызывается одним из следующих заболеваний сердца (либо осложнений основного заболевания) или их сочетанием:
Возможные симптомы брадикардии – это головокружение, крайняя утомляемость, одышка, обмороки. Брадикардия обычно вызывается одним из следующих заболеваний сердца (либо осложнений основного заболевания) или их сочетанием:
- Синдром слабости синусового узла (СССУ) – синусовый узел посылает импульсы редко, через слишком большие или нерегулярные интервалы времени.
- Блокада сердца – нарушение нормального прохождения электрических импульсов сердца. Блокада сердца может произойти на различных уровнях проводящей системы, но обычно данным термином обозначают блокаду проведения на уровне предсердно-желудочкового (атрио-вентрикулярного) узла. В этом случае, импульсы, вырабатываемые синусовым узлом, не достигают желудочков. Желудочки сокращаются очень редко, в своем ритме, асинхронно предсердиям.
Ритм Вашего сердца обычно бьется с частотой между 60 и 80 ударами в минуту. Показатель ниже 60 ударов минуту называется брадикардией. У многих людей с хорошей физической формой (или такой ритм возникает во время отдыха и сна) такой ритм является нормой./tuv-rheinland-sk-333628025-aimd.jpg) Отличительной особенностью такой брадикардии является то, что при увеличении физической нагрузки сердечный ритм начинает ускоряться, покрывая своей частотой потребность организма.
Отличительной особенностью такой брадикардии является то, что при увеличении физической нагрузки сердечный ритм начинает ускоряться, покрывая своей частотой потребность организма.
О брадикардии, как о болезни, мы говорим тогда, когда ритм имеет очень маленькую частоту, не реагирует увеличением частоты на физическую нагрузку или в ритмичном сокращении возникают большие паузы, которые могут достигать и даже превышать более 2 -х секунд.
Когда брадикардия подтверждена диагностически и такой ритм является единственным проявлением, то такой ритм эффективно корректируется кардиостимулятором.
Электрокардиостимулятор (ЭКС)
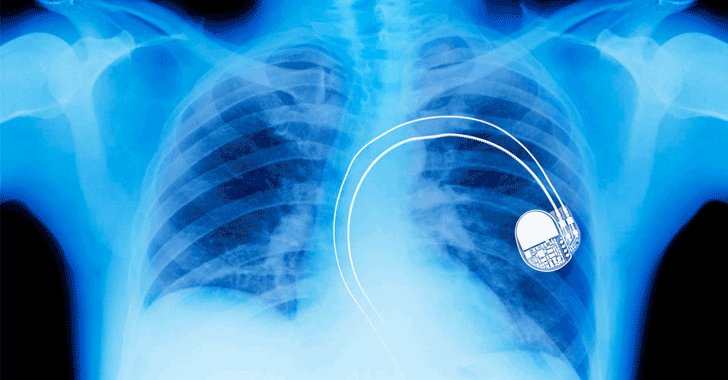
Современные кардиостимуляторы представляют собой миниатюрные компьютеры, следящие за собственным ритмом Вашего сердца. Стимуляторы могут быть различной формы и, как правило, все они маленькие и легкие (приблизительный вес от 20 до 50 грамм).
Кардиостимулятор состоит из титанового корпуса, в котором находятся микросхема и аккумулятор.
Основная функция кардиостимулятора — следить за ритмом сердца и стимулировать, если возникает редкий или неправильный ритм с пропусками в сокращениях.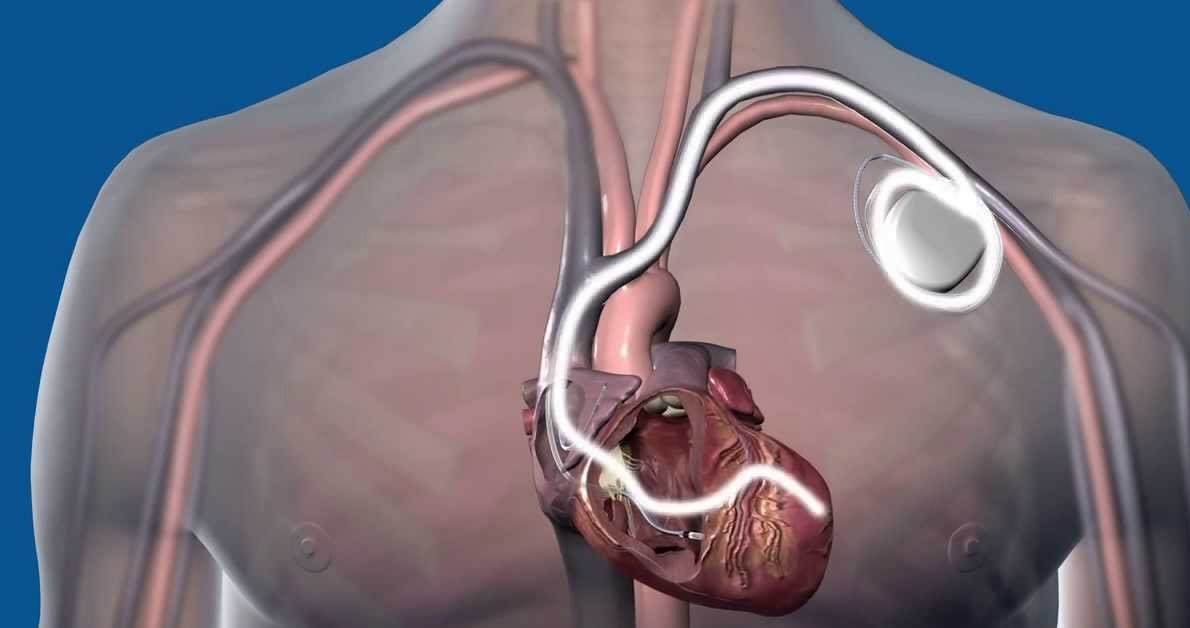 Если сердце бьется с правильной частотой и ритмичностью, кардиостимулятор в этом случае не работает, но постоянно следит за собственным ритмом сердца.
Если сердце бьется с правильной частотой и ритмичностью, кардиостимулятор в этом случае не работает, но постоянно следит за собственным ритмом сердца.
Каждый тип кардиостимулятора предназначен для определенного вида нарушений сердечного ритма. Показания для имплантации определяет Ваш врач, исходя из полученных данных Вашего обследования.
Кардиостимуляторы могу быть как однокамерными, так и многокамерными (две или три стимулирующие камеры). Каждая стимулирующая камера предназначена для стимуляции одного из отделов сердца. Двухкамерные устройства стимулируют предсердие и правый желудочек, а трехкамерные — кардиоресинхронизирующие устройства (КРТ) стимулируют правое предсердие, правый и левый желудочки.
Кардиоресинхронизирующие стимуляторы применяются для терапии тяжелых форм сердечной недостаточности, устраняя нескоординированные сокращения камер сердца (диссинхрония).
Кардиостимуляторы могут быть оснащены сенсорными датчиками. Такие стимуляторы называются частотно-адаптивными, используют специальный сенсор, детектирующий изменения в организме (такие как движение, активность нервной системы, частота дыхания, температура тела). Частотно- адаптивные стимуляторы (обозначаются специальным буквенным знаком R – обозначает частотную адаптацию) применяются при ригидном, т.е. частота сердечных сокращений не изменяется в зависимости от физической нагрузки и эмоционального состояния, то в этом случае учащение ритма на физическую нагрузку будет происходить за счет кардиостимулятора.
Частотно- адаптивные стимуляторы (обозначаются специальным буквенным знаком R – обозначает частотную адаптацию) применяются при ригидном, т.е. частота сердечных сокращений не изменяется в зависимости от физической нагрузки и эмоционального состояния, то в этом случае учащение ритма на физическую нагрузку будет происходить за счет кардиостимулятора.
Кардиостимулятор состоит из:
- Батарея (аккумулятор)
Батарея снабжает электрической энергией кардиостимулятор и рассчитана на многолетнюю бесперебойную работу (до 10 лет). При истощении емкости батареи ЭКС производится замена кардиостимудятора на другой. - Микросхема
Микросхема подобна маленькому компьютеру внутри кардиостимулятора. Микросхема трансформирует энергию батареи в электрические импульсы для стимуляции сердца. Микросхема контролирует продолжительность и мощность электрической энергии затрачиваемой для импульса. - Коннекторный блок
Прозрачный блок из пластика находится в верхней части кардиостимулятора. Коннекторный блок служит для соединения электродов и кардиостимулятора.
Коннекторный блок служит для соединения электродов и кардиостимулятора.
Электроды
Электрокардиостимулятор через вены соединяется с сердцем посредством специальных электродов. Электроды крепятся в полостях сердца и осуществляют связующую роль между деятельностью сердца и стимулятором.
Электрод представляет собой специальный спиральный проводник, обладающий достаточной гибкостью, чтобы выдерживать кручение и сгибание, вызываемые движениями тела и сокращениями сердца. Электрод передает сердцу электрический импульс, вырабатываемый ЭКС, и несет обратно информацию об активности сердца.
Контакт электрода с сердцем осуществляется через металлическую головку на конце провода. С помощью нее стимулятор «следит» за электрической активностью сердца и посылает электрические импульсы (стимулирует) только тогда, когда они требуются сердцу.
Программатор
Программатор представляет собой специальный компьютер, который используется для контроля и изменения настроек кардиостимулятора.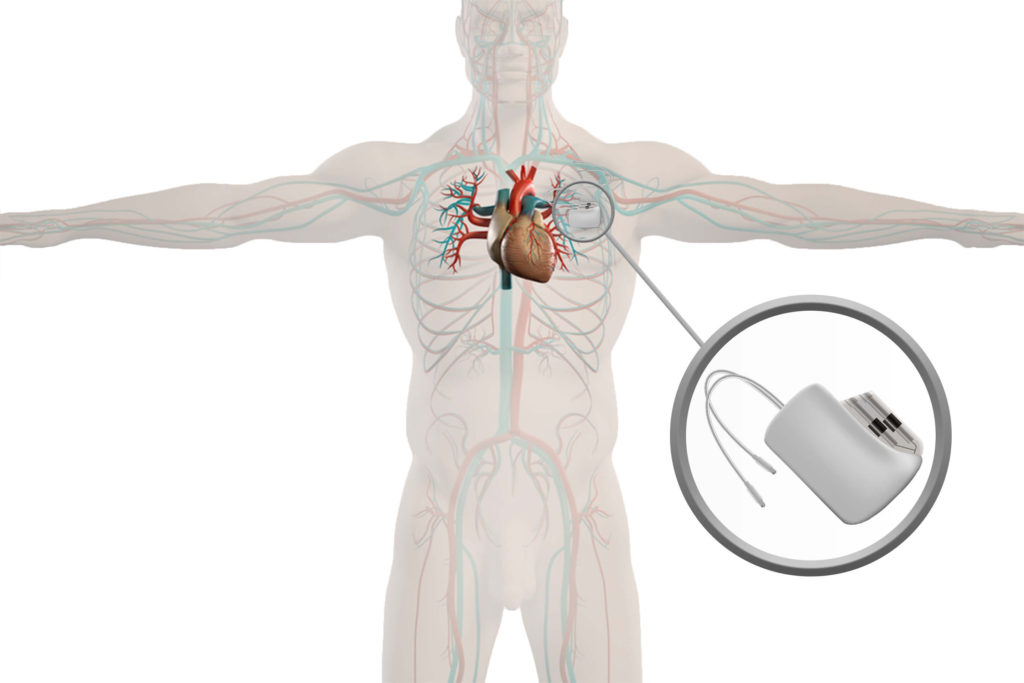 Программатор находится в медицинских учреждениях, где имплантируются кардиостимуляторы или работает консультативный кабинет для работы с пациентами с ЭКС.
Программатор находится в медицинских учреждениях, где имплантируются кардиостимуляторы или работает консультативный кабинет для работы с пациентами с ЭКС.
Врач анализирует все функции кардиостимулятора и при необходимости может изменить настройки, необходимые для правильной работы ЭКС. Кроме технической информации работы ЭКС, врач может просмотреть все зарегистрированные события работы сердца в хронологическом порядке. К таким событиям относятся предсердные и желудочковые тнарушения ритма сердца (трепетание и мерцание предсердий, наджелудочковые и желудочковые тахикардии, фибрилляция желудочков).
Типы электрокардиостимуляторов
Если Вам показана имплантация кардиостимулятора Ваш врач примет решение, какой тип кардиостимулятора Вам будет наиболее оптимальным, исходя из состояния Вашего здоровья и вида нарушений сердечного ритма.
Однокамерный электрокадиостимулятор
В однокамерном стимуляторе используется один эндокардиальный электрод, размещаемый либо в правом предсердии, либо в правом желудочке с целью стимуляции камеры сердца (предсердие или желудочек).
Изолированная предсердная стимуляция применяется в случаях, когда нарушена генерация синусового ритма (СССУ) при сохранной работе предсердно- желудочкового соединения (атрио-вентрикулярный узел). В этом случае кардиостимуляция полностью или частично заменяет функцию синусового ритма.
Желудочковая стимуляция применяется если у пациента постоянная форма мерцательной аритмии или возникают преходящие атрио-вентрикулярные блокады проведения синусового ритма в желудочки. В редких случаях может быть имплантирован при полной атрио-вентрикулярной блокаде.
Двухкамерный электрокардиостимулятор
В двухкамерном ЭКС используются два эндокардиальных электрода для стимуляции правого предсердия и правого желудочка. Электроды размещаются в соответствующих зонах, тем самым осуществляя стимуляцию сразу двух камер сердца.
Двухкамерные стимуляторы используются для синхронизации предсердий и желудочков при нарушении атрио-вентрикулярного проведения (дисфункция АВ соединения), что делает ритм сердца наиболее близким к естественному.
Как однокамерные так и двухкамерные электрокардиостимуляторы могут быть оснащены функцией частотной адаптации. Функция частотной адаптации применяется для увеличения частоты сердечного ритма, если свой, естественный ритм не может ответить увеличением частоты на физическую нагрузку или на эмоциональное состояние человека.
Частотная адаптация отмечается латинской буквой R. В однокамерных стимуляторах применяется обозначение SR, в двухкамерных – DR.
Процедура имплантации электрокардиостимулятора
Имплантация электрокардиостимулятора — хирургическая операция, при которой выполняется небольшой разрез в правой (если Вы левша) или левой (если Вы правша) подключичной области. В зависимости от того, какой именно кардиостимулятор будет Вам имплантирован, один, два или три электрода будут введены через вену и установлены внутри сердца под контролем рентгенографии.
Как и после большинства хирургических вмешательств, после имплантации кардиостимулятора будет назначен короткий курс профилактической терапии антибиотиками и противовоспалительными препаратами.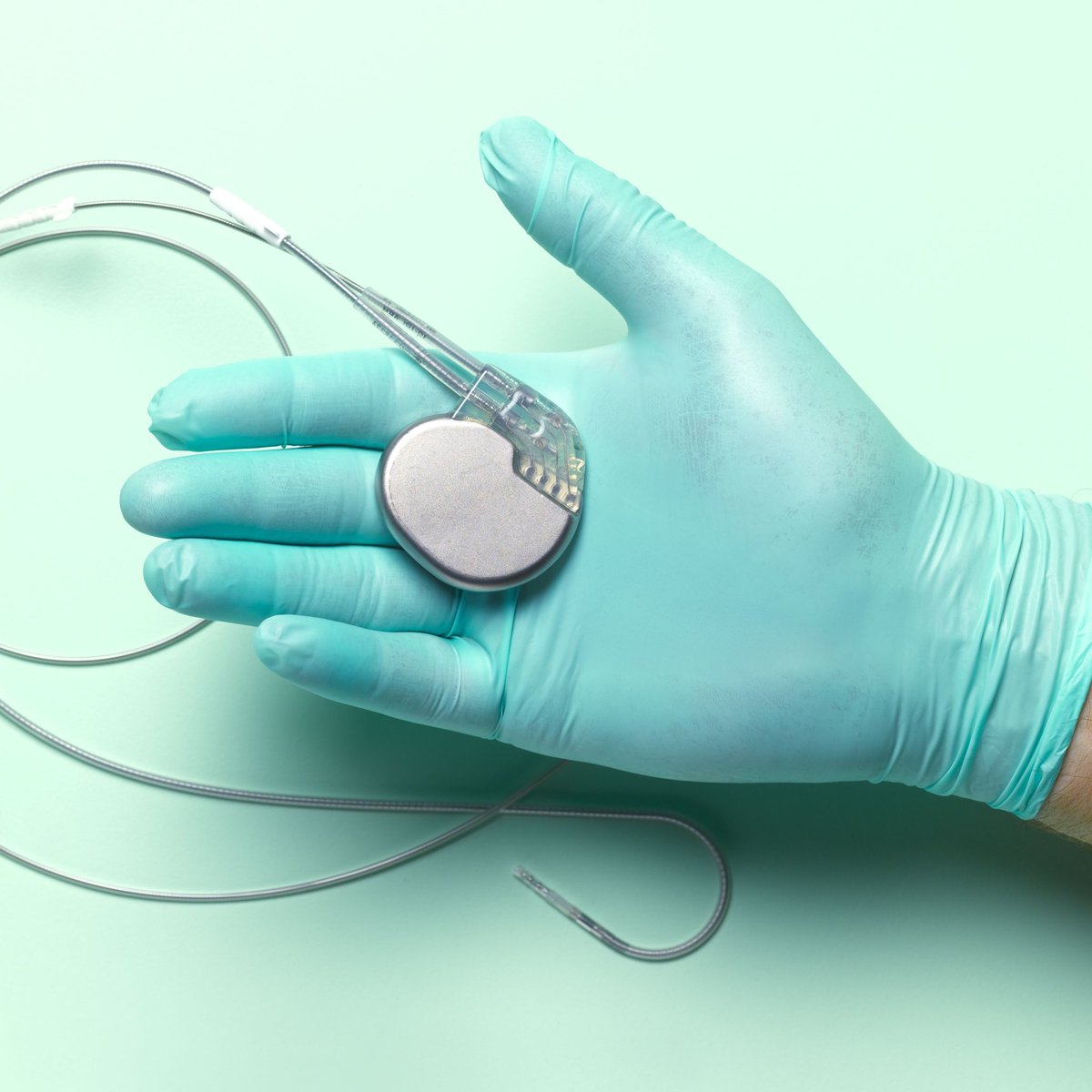
Перед операцией Ваш доктор ограничит или отменит прием некоторых лекарственных препаратов, выбор анестезии будет определен перед операцией врачом анестезиологом. Операция имплантации (вшивания) стимулятора представляется простой, поскольку мало травмирует ткани, проводится в операционной, оснащенной рентгеновским аппаратом. Под ключицей пунктируется (прокалывается) вена, в нее вводится специальная пластмассовая трубка (интродьюсер), через которую в верхнюю полую вену вводятся эндокардиальные электроды (трансвенозно). Под контролем рентгена электроды направляется в правое предсердие и правый желудочек, где и фиксируются.
Самой сложной процедурой является установка и закрепление кончика электрода в предсердии и желудочке так, чтобы получить хороший контакт. Обычно хирург делает несколько проб, все время измеряя порог возбудимости, т.е. наименьшую величину импульса (в вольтах), на кото- рые сердце отвечает сокращением, видимым по ЭКГ. Задача состоит в том, чтобы найти наиболее чувствительное место и в то же время получить хорошую графику ЭКГ, регистрируемую с устанавливаемых электродов.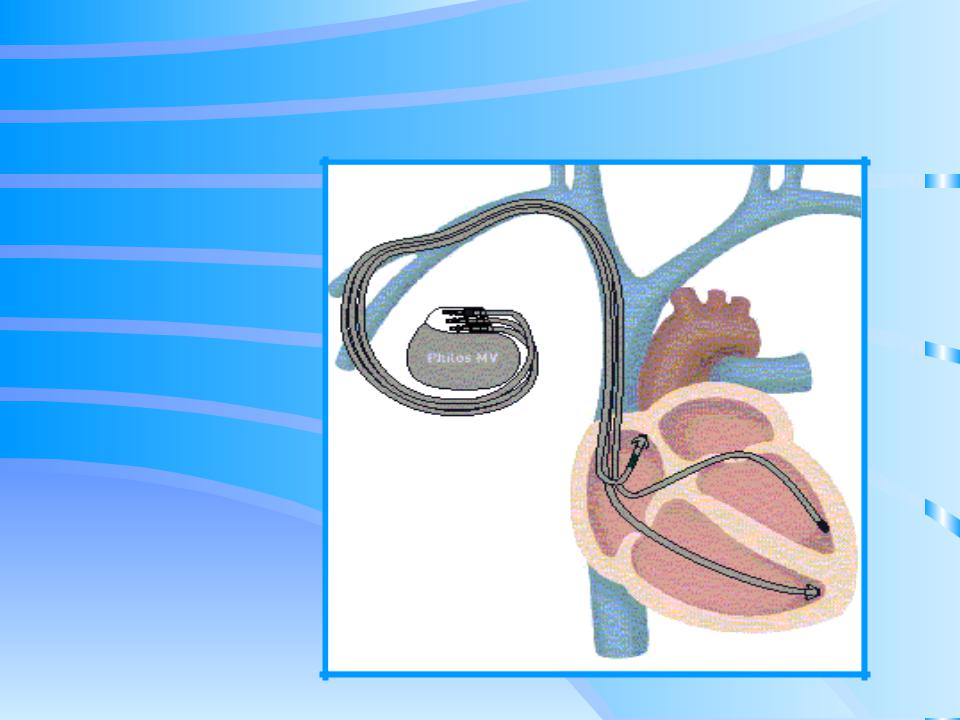 После фиксации электродов они подключаются к стимулятору, который помещается в сформированное ложе под фасцией жировой клетчатки или под мышцы грудной клетки.
После фиксации электродов они подключаются к стимулятору, который помещается в сформированное ложе под фасцией жировой клетчатки или под мышцы грудной клетки.
Разумеется, операция требует строгой стерильности и тщательной остановки кровотечения, чтобы избежать скопления крови под кожей и нагноения. Сам сти- мулятор и электроды поставляются в стерильном виде. В общей сложности все манипуляции занимают от часа до двух часов.
Описанный метод наиболее часто применяется для имплантации электрокардиостимулятора в хирургической практике. Существуют и другие методы имплантации, которые применяются в связи с некоторыми особенностями или сопутствующими заболеваниями сердечно-сосудистой системы.
Если пациенту планируется выполнение операции на открытом сердце в связи с основным его заболеванием и есть показания к имплантации электрокардиостимулятора, то, как правило, электроды будут размещены эпикардиально (внешняя оболочка сердца), а стимулятор размещен в прямой мышце живота.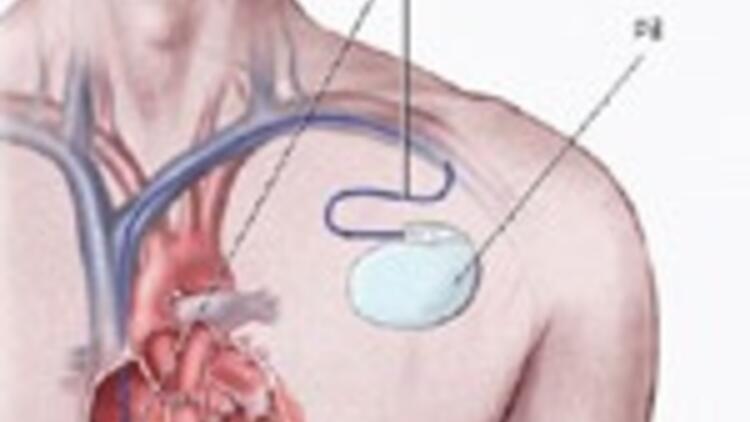 Такое размещение электродов оптимально тем, что электроды не контактируют с кровью человека и не находятся в полости сердца.
Такое размещение электродов оптимально тем, что электроды не контактируют с кровью человека и не находятся в полости сердца.
Что такое КРТ / ИКД?
Существует большое количество электрокардиостимуляторов (ЭКС), которые предназначены для терапии нарушений сердечного ритма и проводимости. В зависимости от сложности аритмий, Вашим доктором будет предложен тот или иной тип кардиостимулятора. Его размер будет зависеть от специфики стимулятора и заложенных в него функций и емкости батареи ЭКС. Первые разработанные стимуляторы помещались на тележке и через провода к сердцу осуществлялась кардиостимуляция. За последние три десятилетия технологического прогресса в клиническую деятельность были внедрены сложные по своему функциональному значению кардиостимуляторы с большой емкостью батареи и размерами не больше спичечного коробка.
В конце 90-х годов были разработаны и внедрены в практическую деятельность имплантируемые кардиовертеры-дефибрилляторы ИКД (ICD) и кардиоресинхронизирующие устройства КРТ (CRT). Первые кардиостимуляторы были представлены раздельно, имели большой вес и размеры. Описаны случаи, когда приходилось имплантировать сразу два стимулятора КРТ и ИКД одному человеку.
Первые кардиостимуляторы были представлены раздельно, имели большой вес и размеры. Описаны случаи, когда приходилось имплантировать сразу два стимулятора КРТ и ИКД одному человеку.
Имплантируемый кардиовертер-дефибриллятор с кардиоресинхронизирующей терапией ИКД/КРТ – является комбинированным устройством, предназначенным для терапии сердечной недостаточности и подавления (купирования) желудочковой тахикардии или фибрилляции желудочков (жизнеугрожающих аритмий).
КРТ (CRT) кардиоресинхронизирующая терапия
Применяется для лечения хронической сердечной недостаточности (ХСН) III или IV ФК. Стимуляция проводится за счет синхронизации правого и левого желудочков сердца с синхронизацией предсердного ритма. Второе название такого кардиостимулятора – бивентрикулярный (два желудочка) электрокардиостимулятор. Третье название – трехкамерный ЭКС (три камеры для стимуляции правого предсердия, правого и левого желудочков).
ИКД (ICD) имплантируемый кардиовертер-дефибриллятор.
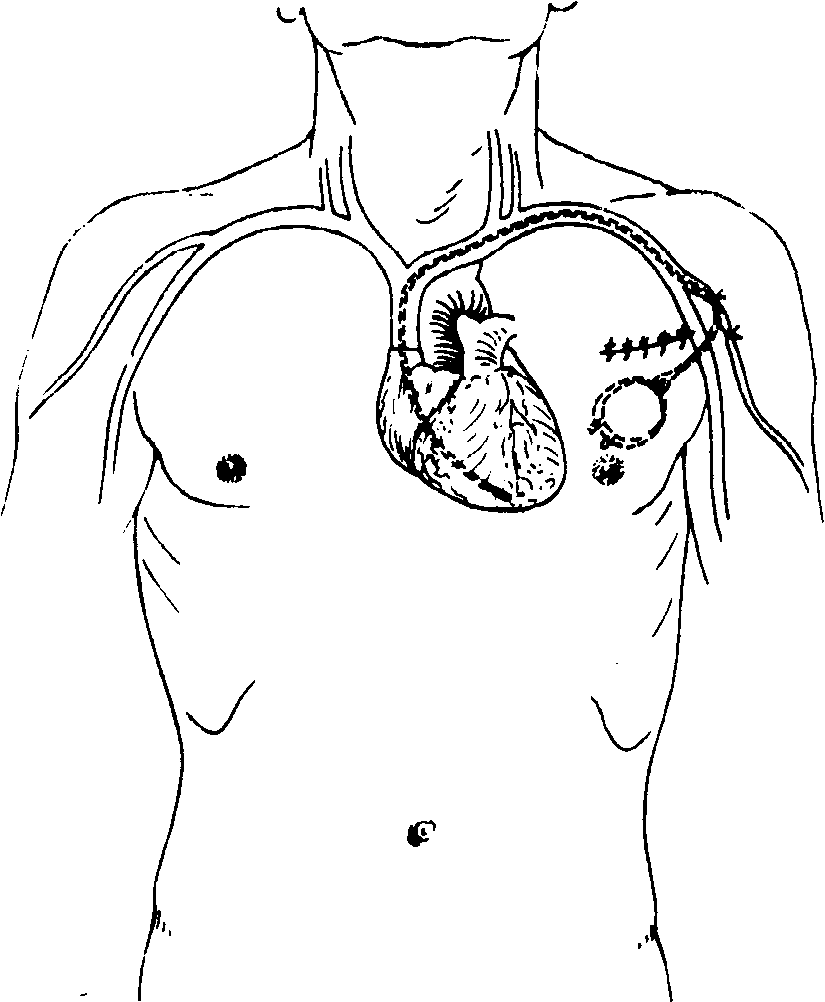
Применяется для обнаружения и купирования большинства аритмий сердца. Основная его функция восстановить путем шокового разряда (дефибрилляции) сердечный ритм при возникновении желудочковой тахикардии (ЖТ) или фибрилляции желудочков. Кроме возможности шокового разряда предусмотрена функция безболевого подавления ЖТ путем сверхчастой и программированной стимуляции.
После имплантации электрокардиостимулятор работает в автоматическом режиме.
Размер стимулятора не превышает размер пейджера или ладонь маленького ребенка.
Почему мой врач рекомендует имплантацию КРТ/ИКД?
Рекомендации врача основаны на результатах проведенных исследований, подтверждающих диагноз и наличие угрозы для Вашей жизни.
У многих пациентов тяжелая систолическая сердечная недостаточность сопровождается значительными внутриили межжелудочковыми задержками проведения, которые приводят к нарушению синхронности сокращения, что сопровождается снижением эффективности насосной функции желудочков.
1. В связи с прогрессирующими симптомами сердечной недостаточности, которые сопровождаются одышкой, отеками ног, слабостью:
- Пациенты, у которых желудочки сердца не сокращаются вместе (желудочковая диссинхрония).
- Пациенты с неподдающейся медикаментозной терапии симптоматикой – без улучшения качества жизни (функциональный класс NYHA III или IV).
- Пациенты с неэффективной работой сердца – низкая фракция выброса (35% и ниже), увеличение объемов и размеров сердца.
Кардиостимуляторы с функцией КРТ/ИКД способны восстановить синхронное сокращение сердца и, как следствие, устраняют симптомы, связанные с сердечной недостаточностью. Исследования показали, что большинство пациентов после имплантации КРТ/ИКД испытывают улучшение самочувствия и качества жизни, увеличение толерантности к физической нагрузке.
2. Ваше сердце может быть подвержено возникновению очень опасных для жизни сердцебиений. Нарушения ритма сердца могут наблюдаться практически у каждого человека, но чаще обусловлены ишемической болезнью сердца, инфарктом миокарда, пороками сердца, кардиомиопатиями и воспалительными заболеваниями.
Желудочковая тахикардия относится к опасным для жизни нарушениям ритма. При чрезмерно частых сокращениях желудочки сердца не успевают наполниться достаточным количеством крови. В результате в органы, в том числе в головной мозг, поступает недостаточное количество крови. При этом, помимо сердцебиения, может ощущаться слабость, головокружение, возможна потеря сознания.
Желудочковая тахикардия сопровождается снижением артериального давления и в ряде случаев может стать причиной фибрилляции желудочков. Остановка сердца очень грозное событие, которое нуждается в оказании экстренной медицинской помощи и проведения дефибрилляции для восстановления сердечного ритма. К сожалению, выполнение этой процедуры не всегда возможно в первые минуты при остановке сердца. Поэтому имплантируемый КРТ/ИКД имеет встроенный дефибриллятор, который обеспечивает чрезвычайную терапию (шоковый разряд), необходимую для восстановления нормального ритма.
Существуют ли альтернативные методы лечения?
Альтернативное лечение сердечной недостаточности.
Возможность альтернативного лечения зависит от формы и стадии сердечной недостаточности.
Легкие формы сердечной недостаточности хорошо поддаются медикаментозному лечению, изменением образа жизни и соблюдением диеты. Основным в терапии сердечной недостаточности являются строгая диета и применение медикаментозной терапии направленной на устранение причин вызвавшие СН.
Если причиной сердечной недостаточности является ишемическая болезнь сердца или клапанные пороки сердца, Ваш доктор направит Вас на консультацию к кардиохирургу. Хирургическая коррекция кла-панной патологии, проведение ангиопластики пораженных артерий сердца может полностью устранить все симптомы и проявления сердечной недостаточности.
В наиболее сложных случаях сердечной недостаточности при неэффективной медикаментозной терапии для сохранения жизни пациента будет рассмотрен вопрос сердечной трансплантации или применения систем обхода левого желудочка (искусственный желудочек сердца).
Кардиоресинхронизирующие устройства (КРТ) рассматриваются как альтернатива трансплантации сердца (ТС).
Появление в медицинской практике кардиоресинхронизирующих устройств позволило эффективно бороться с проявлениями СН в случаях, когда причиной СН является диссинхрония миокарда, низкая фракция выброса и блокада левой ножки пучка Гиса (БЛНПГ). Многочисленные имплантации устройств дали основание рассматривать эффект такой терапии не только как «мост к трансплантации», но и как «мост к выздоровлению». Имплантация КРТ показана пациентам с тяжелыми формами СН, III-IV функционального класса по NYHA.
Альтернативные методы лечения жизни угрожающих нарушений ритма сердца.
Нарушения сердечного ритма могут возникать в разных отделах сердца и проявляться в виде экстрасистолии или очень быстрого ритма (тахикардии). Как правило, нарушения ритма сердца разделяются на функциональные (обратимые) и органические (не обратимые). К функциональным нарушениям относятся те виды нарушений сердечного ритма, которые вызваны эндокринными и метаболическими расстройствами, отравлением, применением алкоголя, сильным стрессом. Своевременная коррекция и устранение причин вызвавшие аритмию, приводит к выздоровлению.
Своевременная коррекция и устранение причин вызвавшие аритмию, приводит к выздоровлению.
Наиболее опасными аритмиями, считаются нарушения ритма, вызванные поражением или изменением миокарда, которые наблюдается при инфаркте миокарда, миокардите, кардиосклерозе, аритмогенной дисплазии правого желудочка и пр.
Большинство аритмий сердца поддается антиаритмической терапии. Эффективным методом хирургического лечения является радиочастотная абляция (РЧА) патологических ритмов сердца. Однако, для мно-гих пациентов антиаритмическая терапия может быть не эффективной, а проведение РЧА противопоказано из-за анатомических особенностей и тяжести состояния больного. В такой ситуации лучшим методом и выбором для предупреждения грозных осложнений ЖТ служат кардиостимуляторы с функцией ИКД.
Очевидным является то, что тяжелые формы СН часто сопровождаются приступами ЖТ, возникновение которых для пациента с СН может оказаться фатальным. Многие исследования, проведенные во всем мире, подтвердили высокую эффективность имплантируемых кардиостимуляторов с функцией КРТ/ИКД.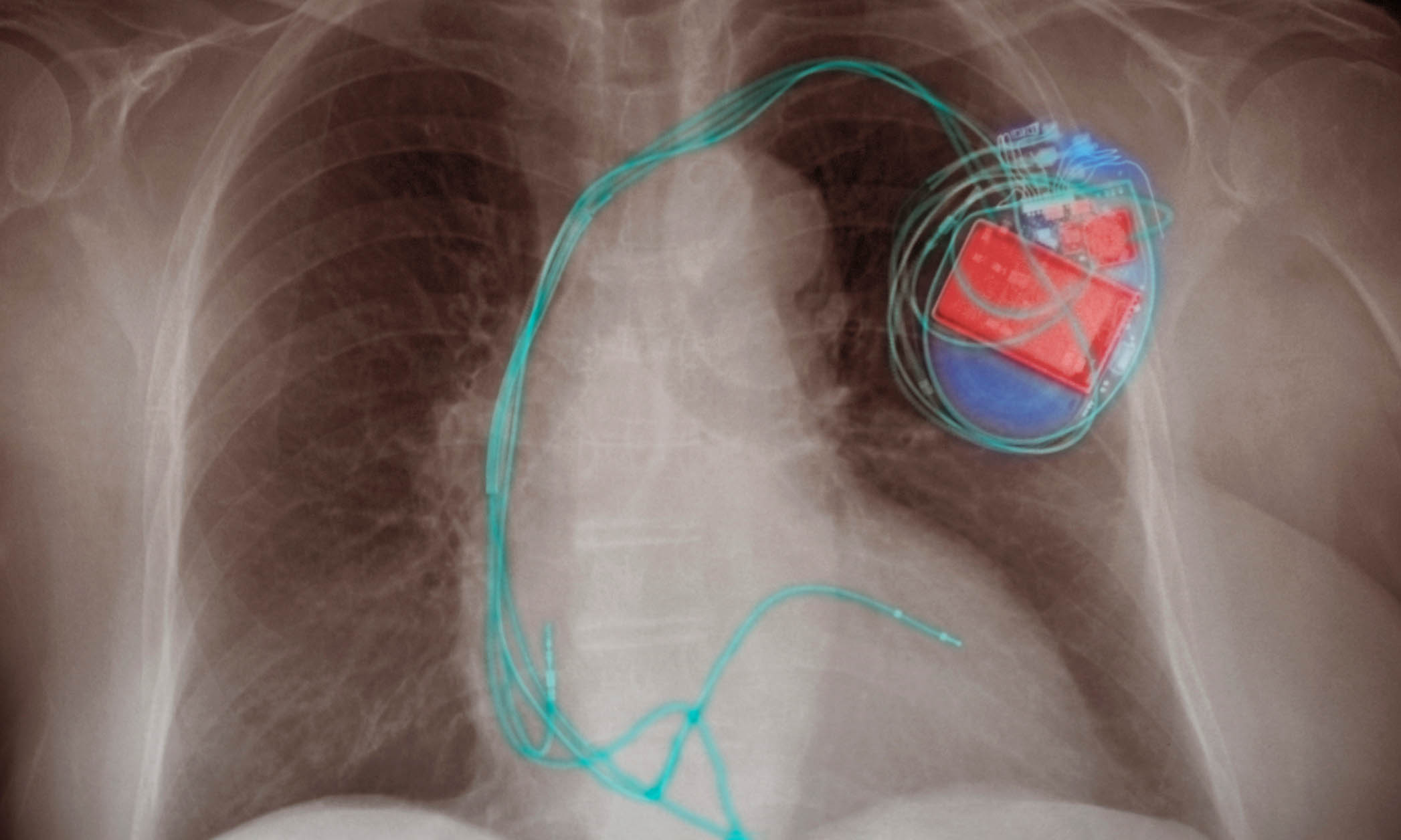
Таким образом, КРТ/ИКД обеспечивает ресинхронизирующую терапию тяжелых форм сердечной недостаточности и высокую защиту против риска смерти от опасных для жизни аритмий и остановки сердца.
Показания и противопоказания к имплантации КРТ/ИКД
Показания к имплантации кардиоресинхронизирующих устройств КРТ/ИКД определяет Ваш врач на основании Вашей истории заболевания и медицинских исследований.
Показания для имплантации КРТ/ИКД:
- Умеренная и тяжелая степень сердечной недостаточности (III-IV функционального класса), когда симптомы СН не поддаются медикаментозной терапии с соблюдением всех режимов диеты (ограничение воды и т.д).
- Уменьшение сократительной способности сердца. Фракция выброса равна или ниже 35%.
- Нескоординированные сокращения желудочков с проявлением электрической диссинхронии миокарда на электрокардиограмме (длительность QRS больше 120 миллисекунд), и/или при эхокардиографическом исследовании с выявлением механической диссинхронии стенок миокарда левого желудочка.

Пациенты с сердечной недостаточностью, которым не показана имплантация КРТ/ИКД и которые не соответствуют показаниям к кардиоресинхронизации (определяется лечащим врачом):
- Пациенты с умеренной сердечной недостаточностью (I-II функ-ционального класса), чьи симптомы хорошо управляются лекарственной терапией и соблюдением диеты.
- Пациенты, сердечная недостаточность которых не связана с нескоординированными желудочковыми сокращениями (отсутствует диссинхрония).
Что такое ИКД (ICD)?
Имплантируемый кардиовертер-дефибриллятор (ИКД) применяется для лечения нарушений сердечного ритма, при которых Ваше сердце сокращается слишком быстро или нерегулярно. Когда ИКД обнаруживает слишком быстрый сердечный ритм, он посылает Вашему сердцу электрические импульсы. Эти импульсы могут восстановить нормальный ритм сердца. ИКД совмещает в себе кардиостимулятор и дефибриллятор, описание основных его функций будет подробно изложено в разделах этой брошюры.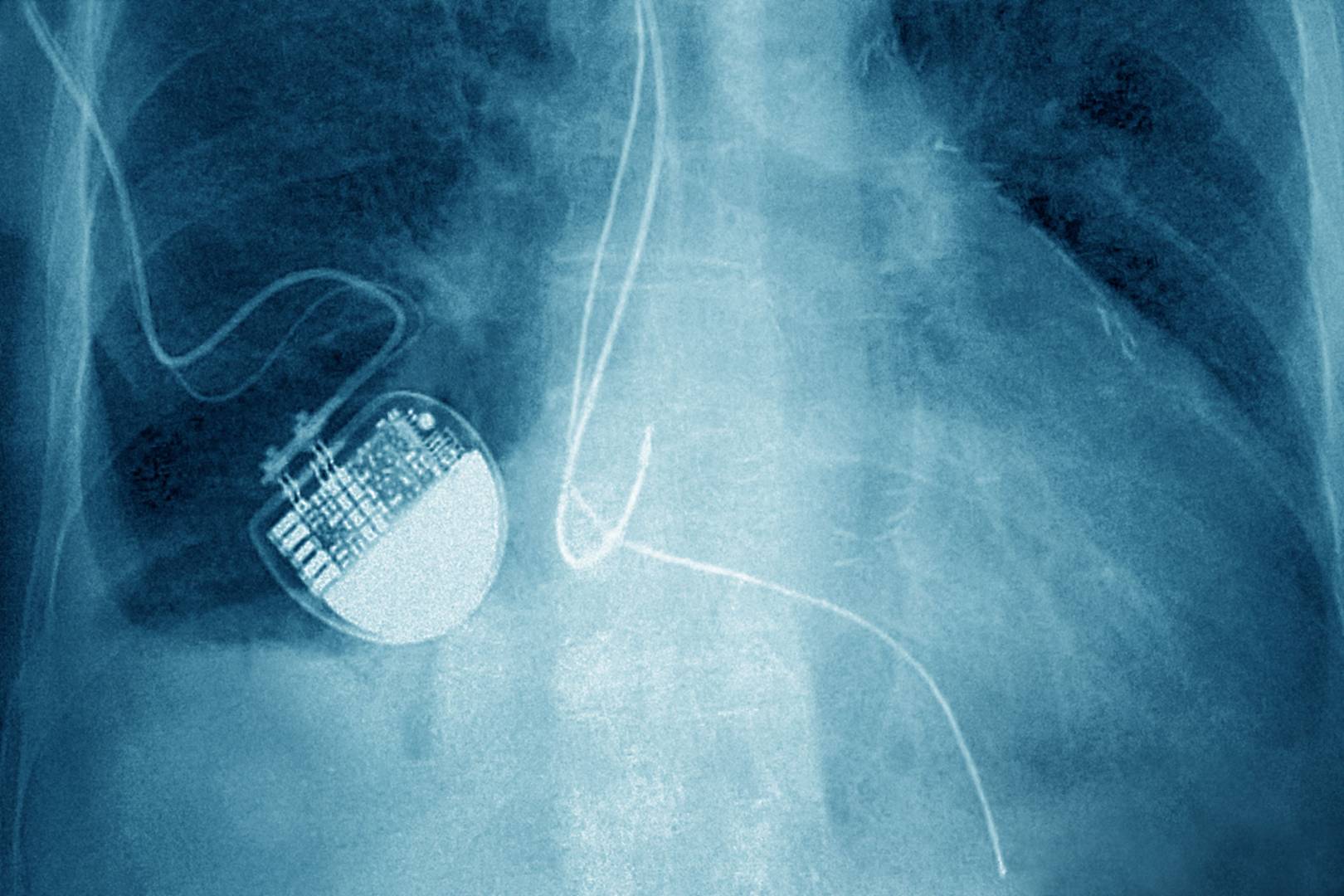 ИКД имплантируется в верхней части грудной клетки, представлен небольшим размером и соответствует ладони маленького ребенка или размеру пейджера. Имплантация производится строго по подтвержденным показаниям, после проведенных исследований по рекомендациям врача.
ИКД имплантируется в верхней части грудной клетки, представлен небольшим размером и соответствует ладони маленького ребенка или размеру пейджера. Имплантация производится строго по подтвержденным показаниям, после проведенных исследований по рекомендациям врача.
Почему мой врач рекомендует имплантацию ИКД?
Остановка кровообращения у пациента может произойти при нарушениях проведения (блокад), фибрилляции желудочков и желудочковой тахикардии.
Если человек по этой причине имеет высокий риск остановки кровообращения, ему имплантируют кардиовертер-дефибриллятор. Кроме функции стимуляции при брадисистолических нарушениях ритма он имеет функцию прерывания фибрилляции желудочков (а также трепетания желудочков, желудочковой тахикардии).
ИКД имплантируются:
- пациентам, у которых были эпизоды внезапной сердечной смерти или фибрилляции желудочков;
- пациентам у которых был сердечный приступ, и существует высокий риск внезапной сердечной смерти;
- пациентам с гипертрофической кардиомиопатией и с высоким риском внезапной сердечной смерти;
- пациентам у которых по крайней мере был один эпизод желудочковой тахикардии;
Существуют ли альтернативные методы лечения?
Нарушения сердечного ритма – это очень сложный раздел кардиологии.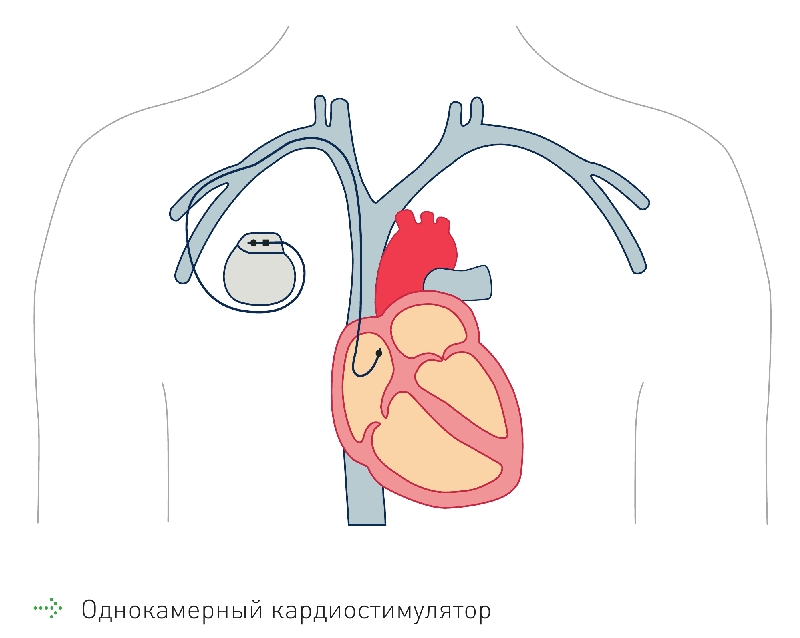 Сердце человека работает всю жизнь. Оно сокращается и расслабляется от 50 до 150 раз в минуту. В фазу систолы сердце сокращается, обеспечивая ток крови и доставку кислорода и питательных веществ по всему организму. В фазу диастолы оно отдыхает. Поэтому очень важно, чтобы сердце сокращалось через одинаковые промежутки времени.
Сердце человека работает всю жизнь. Оно сокращается и расслабляется от 50 до 150 раз в минуту. В фазу систолы сердце сокращается, обеспечивая ток крови и доставку кислорода и питательных веществ по всему организму. В фазу диастолы оно отдыхает. Поэтому очень важно, чтобы сердце сокращалось через одинаковые промежутки времени.
Нарушение сердечного ритма — это нарушение частоты, ритмичности и последовательности сокращений сердечной мышцы. Нарушения сердечного ритма могут возникать в разных отделах сердца и проявляться в виде экстрасистолии (внеочередное сокращение) или очень быстрого ритма (тахикардии). Как правило, нарушения ритма сердца разделяются на функциональные (обратимые) и органические (не обратимые). К функциональным нарушениям относятся те виды нарушений сердечного ритма, которые вызваны эндокринными и метаболическими расстройствами, отравлением, применением алкоголя, сильным стрессом. Своевременная коррекция и устранения причин вызвавшие аритмию, приводит к выздоровлению.
Наиболее опасными аритмиями, считаются те нарушения ритма, которые вызваны поражением или изменением миокарда, которые наблюдается при инфаркте миокарда, миокардите, кардиосклерозе, аритмогенной дисплазии правого желудочка и пр. Большинство аритмий сердца поддается антиаритмической терапии. Эффективным методом хирургического лечения является радиочастотная абляция (РЧА) патологических ритмов сердца. Однако, для многих пациентов антиаритмическая терапия может быть не эффективной, а проведение РЧА противопоказана из-за анатомических особенностей и тяжести состояния больного. В такой ситуации лучшим методом и выбором для предупреждения грозных осложнений ЖТ служит кардиостимуляторы с функцией ИКД.
Кому не показана имплантация ИКД?
Не все пациенты являются кандидатами для имплантации ИКД. У многих пациентов тахиаритмия носит временный характер или в тех случаях, когда применение ИКД не сможет устранить причину основного заболевания.
К ним относятся:
- Пациенты, у которых тахиаритмии связаны с обратимой причиной, таких, как лечение от наркозависимости, электролитного баланса и т.
 д.
д. - Пациенты с тахиаритмиями, как следствие сердечного приступа или неустойчивых эпизодов ишемии миокарда.
- Пациенты с частыми эпизодами или непрерывными ЖТ.
- Пациенты, у которых тахиаритмии возникли после удара молнии или электрическим током.
Должен ли я беспокоиться о своем ИКД?
ИКД предназначен для улучшения качества жизни, помогая преодолеть симптомы и дать уверенность перед последствиями внезапной остановки сердечного ритма. Помните, Ваш ИКД нужен, чтобы защитить Вас от тахиаритмий. Кардиостимуляторы ИКД чрезвычайно надежны — они спасают жизни каждый день.
Дайте себе и членам Вашей семьи адаптироваться к жизни с ИКД. Большинство пациентов быстро к этому привыкают. Однако некоторые чувствуют себя подавлено, беспокойно, ощущают страх. Если подобные чувства не проходят спустя 2 месяца, проконсультируйтесь с Вашим врачом. Вы также можете проконсультироваться с другим человеком, перенесшим аналогичную операцию, и спросить у него, как адаптировался он и члены его семьи. Со временем Вы почувствуете себя уверенно. Вы сможете вернуться к работе, обычным делам и семейной жизни. Ваша семья может оказать Вам помощь. Вам необходимо дать ей информацию о кардиовертере-дефибрилляторе и о том, какая помощь может понадобиться Вам.
Со временем Вы почувствуете себя уверенно. Вы сможете вернуться к работе, обычным делам и семейной жизни. Ваша семья может оказать Вам помощь. Вам необходимо дать ей информацию о кардиовертере-дефибрилляторе и о том, какая помощь может понадобиться Вам.
Буду ли я испытывать боль или дискомфорт?
Адаптация к ИКД происходит постепенно. В первую очередь следуйте советам Вашего врача. Большинство пациентов чувствуют себя «защищенными» от болезни и имеют возможность возвратиться к полноценной активной жизни.
После заживление раны болевые ощущения маловероятны, некоторое время сохранится дискомфорт в месте стимулятора при подъеме руки. Как правило, многие пациенты забывают о том, что у них имплантирован ИКД. После формирования рубца остается лишь тонкая светлая полоска.
ВНИМАНИЕ: Проконсультируйтесь с врачом, если у Вас сохраняется боль после заживления раны.
Вылечит ИКД мою болезнь?
Имплантация ИКД показана при опасных для Вашего здоровья и жизни тахикардиях. Несмотря на то, что ИКД — не панацея, он достаточно надежно справляется с угрожающими нарушениями ритма и в большинстве случаев возвращает человека к нормальной и полноценной жизни.
Несмотря на то, что ИКД — не панацея, он достаточно надежно справляется с угрожающими нарушениями ритма и в большинстве случаев возвращает человека к нормальной и полноценной жизни.
Во время приступа желудочковой тахикардии у Вас может произойти потеря сознания, а при срабатывании ИКД, у Вас произойдет сокращение мышечных групп с визуальным эффектом подпрыгивания (сильное вздрагивание). У Ваших родственников или коллег должен быть номер телефона скорой помощи и лечащего врача. Они обязательно должны позвонить по телефону скорой помощи, если Вы остаетесь в бессознательном состоянии больше минуты.
Как часто я должен проходить контрольное обследование у врача после имплантации кардиостимулятора?
Регулярность контрольных осмотров также зависит от особенностей системы кардиостимуляции и характера заболевания пациента . Ваш лечащий врач определит необходимую частоту контрольных осмотров в соответствии с состоянием батареи, течением заболевания и особенностями системы кардиостимуляции.
Возможно ли смещение кардиостимулятора в его ложе после имплантации?
Небольшое смещение кардиостимулятора возможно, если карман ложа кардиостимулятора увеличивается в размерах из-за разрастания окружающих тканей или в случае, если кардиостимулятор имплантирован непосредственно под кожу.
Обычно кардиостимулятор в целях безопасности фиксируется в ложе специальной лигатурой, которая препятствует его смещению.
Наблюдались случаи, когда пациенты с имплантированным кардиостимулятором постепенно проворачивали его в кармане вокруг концов электрода – так называемый «синдром вертуна». Это может привести к инфицированию ложа кардиостимулятора или кожи над ним и повреждению электродов кардиостимулятора.
Если у Вас возникли вопросы по системам кардиостимуляции, рекомендуем проконсультироваться у Вашего лечащего врача.
Adapta DR Электрокардиостимулятор имплантируемый в комплекте
Электрокардиостимулятор имплантируемый Adapta DR в комплекте
Программируемый имплантируемый электрокардиостимулятор с функциями автоматической адаптации параметров стимуляции (двухкамерный).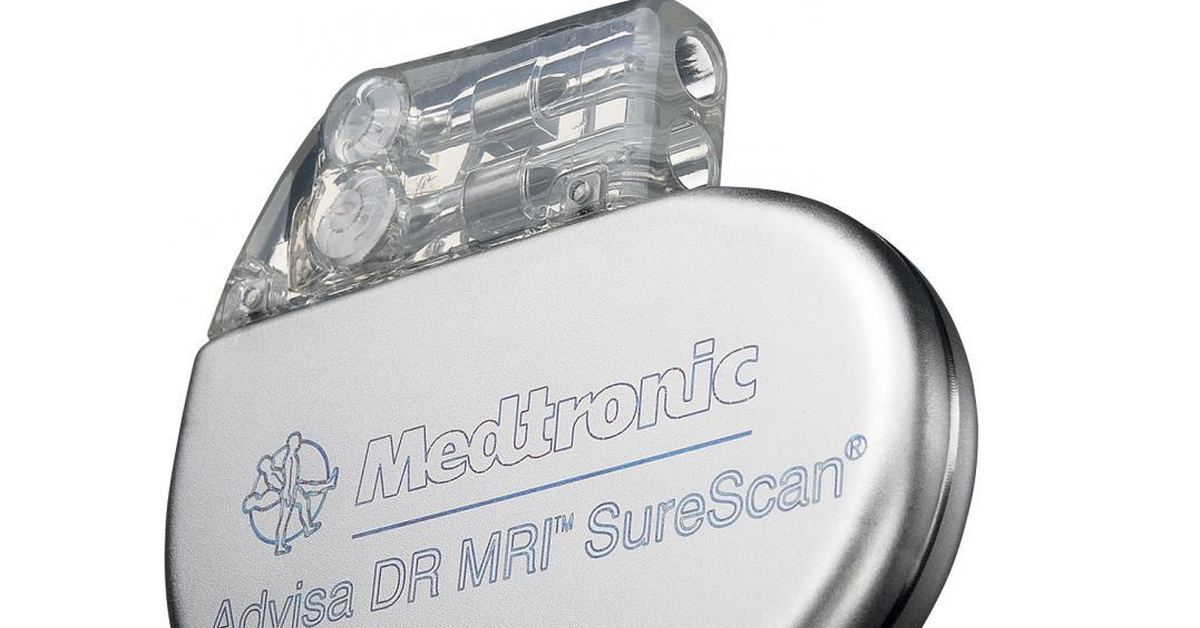 Режимы стимуляции AAIR DDDR, AAI DDD, DDDR, DDD, DDIR, DDI, DVIR, DVI, DOOR, DOO, VDD, VVIR, VDIR, VVI, VDI, VVT, VOOR, VOO, AAIR, ADIR, AAI, ADI, AAT, AOOR, AOO, ODO, OVO, OAO . Максимальная частота отслеживания, 210 удмин. Максимальная частота сенсора 180 удмин. Максимальная амплитуда импульса 7,5 В. Наличие алгоритмов однокамерного гистерезиса, стимуляции во время сна, поиска собственного АВ-проведения с увеличением АВ-задержки до 600 мс включительно (диапазонное значение). Наличие автоматического управления порогом стимуляции желудочка (амплитуда и ширина импульса) и порогом стимуляции предсердий (амплитуда и ширина импульса). Автоматическая функция подстройки чувствительности по желудочковому и предсердному каналу. Диагностические данные ежедневного тренда тяжести ПТ/ФП за последние 6 месяцев. Наличие советника по подбору оптимальной программы ЭКС. Срок службы при 100% стимуляции, 60 удмин, 2.0 В, 1000 Ом 9,6 лет. В комплекте: имплантируемый электрокардистимулятор, электрод для кардиостимуляции- 2 штуки, интродьсер для кардиоимплантантов — 2 штуки.
Режимы стимуляции AAIR DDDR, AAI DDD, DDDR, DDD, DDIR, DDI, DVIR, DVI, DOOR, DOO, VDD, VVIR, VDIR, VVI, VDI, VVT, VOOR, VOO, AAIR, ADIR, AAI, ADI, AAT, AOOR, AOO, ODO, OVO, OAO . Максимальная частота отслеживания, 210 удмин. Максимальная частота сенсора 180 удмин. Максимальная амплитуда импульса 7,5 В. Наличие алгоритмов однокамерного гистерезиса, стимуляции во время сна, поиска собственного АВ-проведения с увеличением АВ-задержки до 600 мс включительно (диапазонное значение). Наличие автоматического управления порогом стимуляции желудочка (амплитуда и ширина импульса) и порогом стимуляции предсердий (амплитуда и ширина импульса). Автоматическая функция подстройки чувствительности по желудочковому и предсердному каналу. Диагностические данные ежедневного тренда тяжести ПТ/ФП за последние 6 месяцев. Наличие советника по подбору оптимальной программы ЭКС. Срок службы при 100% стимуляции, 60 удмин, 2.0 В, 1000 Ом 9,6 лет. В комплекте: имплантируемый электрокардистимулятор, электрод для кардиостимуляции- 2 штуки, интродьсер для кардиоимплантантов — 2 штуки.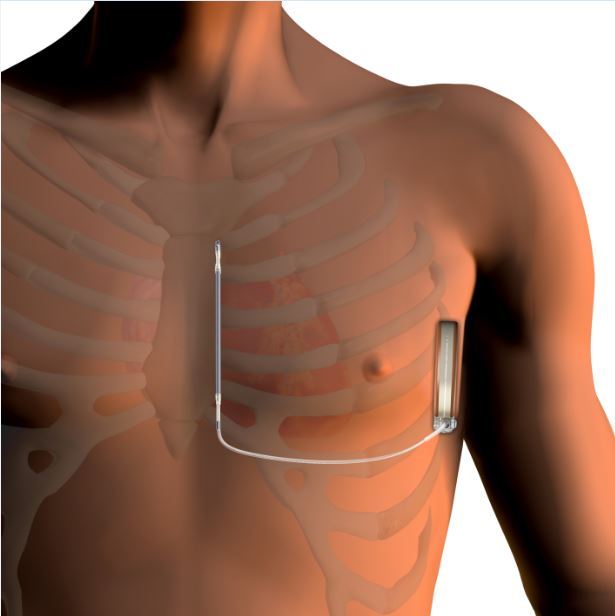
Кардиостимулятор серии ADAPTA — Система кардиостимуляции с режимом MVP. Режим MVP (Управляемая стимуляция желудочков) — Поддерживает собственное проведение путём уменьшения необязательной стимуляции правого желудочка до значения менее чем 1%†1. — Обеспечивает функциональную AAI(R)-стимуляцию с мониторингом желудочков плюс безопасность дублирующей DDD(R)-стимуляции при необходимости Кардиостимулятор серии ADAPTA — Полностью автоматический – безопасность для пациентов, простота наблюдения для врачей. Кардиостимулятор серии ADAPTA – проводит автоматический мониторинг завершения процедуры имплантации и постоянно адаптирует ключевые параметры устройства оптимизируя проводимую кардиостимуляцию. — Обеспечивает постоянное автоматическое управление порогами стимуляции, используя функции ACM и VCM. Адаптирует запрограммированные параметры для достижения максимального срока службы и одновременно гарантирует безопасность пациента. — Проводит измерения во время каждого сердечного сокращения. Автоматически адаптирует порог чувствительности для сохранения чувствительности к аритмиям. — Постоянно измеряет импеданс. Проводит мониторинг целостности электродов и автоматически изменяет полярность при наличии проблем в биполярном режиме работы. Отчет Cardiac Compass графически отображает статус предсердных аритмий за 6 месяцев, помогая врачам более эффективно управлять устройством и подбирать соответствующую медикаментозную терапию, наблюдая за течением заболевания. Данные Cardiac Compass Краткая информация для: — Идентификации предсердных аритмий — Принятия ключевых решений относительно терапии (например, дозировка лекарств) — Мониторинга результатов при изменении терапии.
Автоматически адаптирует порог чувствительности для сохранения чувствительности к аритмиям. — Постоянно измеряет импеданс. Проводит мониторинг целостности электродов и автоматически изменяет полярность при наличии проблем в биполярном режиме работы. Отчет Cardiac Compass графически отображает статус предсердных аритмий за 6 месяцев, помогая врачам более эффективно управлять устройством и подбирать соответствующую медикаментозную терапию, наблюдая за течением заболевания. Данные Cardiac Compass Краткая информация для: — Идентификации предсердных аритмий — Принятия ключевых решений относительно терапии (например, дозировка лекарств) — Мониторинга результатов при изменении терапии.
Современные возможности лечения нарушений ритма и проводимости с использованием постоянных водителей ритма
Нарушения ритма и проводимости – одна из наиболее распространенных проблем кардиологии. Одним из наиболее опасных состояний, требующих экстренного принятия решения и хирургического лечения, является нарушение проводимости.
Имплантация электрокардиостимулятора — жизнеспасающая операция, которая позволяет пациенту вернуться к привычному образу жизни.
Ежегодно в мире устанавливают более 300 тысяч электрокардиостимуляторов и с каждым годом их количество увеличивается по мере выявляемости патологии.
К сожалению, нередко нарушение проводимости выявляется не сразу и маскируется под видом неврологических заболеваний: эпилепсии, вазовагальных обмороков. При появлении приступов потери сознания, головокружений, слабости при физической нагрузке необходимо исключать нарушение ритма и проводимости.
Выявленное пациентом самостоятельно урежение ритма менее 45 в минуту, также является поводом для обращения за медицинской помощью.
Клинические показания к имплантации электрокардиостимулятора являются:
- Выраженная брадикардия, проявляющаяся рядом признаков (обмороки, головокружение, синкопе, синдром Морганьи-Адамса-Стокса).
- Пульс менее 40 ударов сердца в минуту при физической нагрузке.

- Периоды остановки сердца в течение 3 секунд и более, зафиксированные на ЭКГ.
- Стойкая АВ-блокада, начиная со второй степени.
- Синдром слабости синусового узла.
Противопоказания к операции практически отсутствуют.
В настоящее время разработано большое количество постоянных электрокардиостимуляторов для устранения различных нарушений ритма и проводимости. В зависимости от количества электродов, стимулирующих камеры сердца, кардиостимуляторы бывают:
- Однокамерные, когда импульс идет только к одной камере – предсердию или желудочку.
- Двухкамерные – электрод помещается в предсердие и желудочек, обеспечивая физиологичное сокращение и правильный ток крови по сердцу.
- Трехкамерные (кардиосинхронизирующие) – самые современные устройства с тремя электродами, идущими к предсердию и отдельно к каждому желудочку. Эти кардиосинхронизирующие приборы могут применяться для устранения дессинхронии камер сердца при тяжелых формах брадиаритмии или брадикардии.

Некоторые модели кардиостимуляторов оснащены сенсорными датчиками. Такие приборы называют частотно-адаптивными (могут быть как однокамерными, так и двухкамерными), в их комплектующие включается сенсор, который детектирует изменения в активности нервной системы, частоте дыхания и температуре тела. Таким образом, такой электрокардиостимулятор может увеличивать или уменьшать частоту своей работы в зависимости от изменения физиологических потребностей организма.
Также существуют модели кардиостимуляторов, которые оснащены кардиовертером дефибриллятором; при возникновении опасных нарушений ритма они автоматически выполняют дефибрилляцию. После воздействия на камеры сердца разрядом высокого напряжения фибрилляция или тахикардия желудочков купируется, сердце продолжает сокращаться согласно ритму, заданному при имплантации прибора.
Более физиологичной является имплантация двухкамерных ЭКС и однокамерных со стимуляцией предсердий. Однако, в большинстве клинических ситуаций, по поводу которых проводится имплантации ЭКС, допустима и даже предпочтительна однокамерная стимуляция желудочка.
Операция по имплантации кардиостимулятора является малоинвазивной, может выполняться в условиях операционной, оснащенной рентгеновским аппаратом для мониторинга всех действий хирурга. Для обезболивания применяется местная анестезия.
1. Врач пунктирует подключичную вену и закрепляет в ней интродьюсер, через который продвигает в просвет верхней полой вены электрод.
2. Далее под контролем рентгеноборудования электрод продвигается в правое предсердие или правый желудочек и закрепляется на стенке сердечной камеры. Если имплантируемый кардиостимулятор двухкамерный, то таким же образом выполняется и имплантация другого электрода.
3. После фиксации электродов врач выполняет несколько проб для измерения порога возбудимости, на которые сердце отвечает сокращениями.
4. После получения хорошего графика ЭКГ, электроды фиксируются окончательно под кожей или под грудной мышцей.
5. После введения прибора в «карман» и подключения к нему электродов, ткани зашиваются.
Некоторое время после имплантации кардиостимулятора пациент может ощущать незначительное неудобство и болезненные ощущения в месте установки прибора. Уже в первый же день после операции большинство больных могут вставать с постели, а через неделю – возвращаются к привычному ритму жизни.
Большинство разнообразных приборов и устройств, окружающих нас дома или на рабочем месте, не влияют на работу кардиостимулятора. Современные кардиостимуляторы достаточно хорошо защищены от внешних магнитных, электрических и электромагнитных воздействий, встречающихся в повседневной жизни. Вождение транспорта также возможно без ограничений. В первые три месяца после имплантации желательно ограничить движения рукой со стороны имплантации, избегая резких подъемов выше горизонтальной линии и резких отведений в сторону. Однако во избежание сбоев в работе прибора следует соблюдать следующие ограничения:
- Запрещается выполнять магнитно-резонансную томографию (МРТ).

- Применять большую часть методов физиотерапевтического лечения.
- Избегать контакта с сильными электромагнитными источниками.
Пациенты с имплантированными электрокардиостимуляторами нуждаются в динамическом наблюдении у врача-кардиолога. Первая проверка проводится через 1,5-3 месяца после операции. За это время формируется хронический порог стимуляции, то есть становится возможной окончательная регулировка энергетических параметров стимуляции. Далее, при отсутствии жалоб, пациент может проходить контрольные осмотры один или два раза в год.
По мере приближения к окончанию срока службы аппарата (7-8 лет), который определен временем разрядки батареи, интервалы между проверками должны укорачиваться, особенно в тех случаях, когда больной «стимуляторзависимый» (собственный ритм сокращений сердца менее 30 в минуту). Важно не пропустить время рекомендуемой замены ЭКС.
Таким образом, после установки кардиостимулятора пациент может вести привычный образ жизни, однако, во избежание сбоев в работе прибора, следует соблюдать некоторые правила и проходить регулярное медицинское обследование.
Тамбовская областная клиническая больница им. В.Д. Бабенко является единственным учреждением в Тамбовской области, где производится установка ЭКС. Показания к операции определяются врачами: кардиологами и сердечно — сосудистыми хирургами. Ежегодно выполняется более 300 оперативных пособий по имплантации постоянных ЭКС.
стоимость операции в Москве| Цены на имплантацию электрокардиостимулятора
Реабилитация после имплантации кардиостимулятора
Установка кардиостимулятора – малотравматичная процедура, не требующая длительного пребывания в стационаре. При положительной динамике уже через сутки вы сможете отправиться домой. В течение 2–3 недель после операции следует ограничить физические нагрузки. Обязательно следите за своим самочувствием и при возникновении головокружений, тахикардии, боли или отека в области установленного корпуса обратитесь к врачу.
Первый плановый осмотр врачом проводится через 3 месяца после имплантации, затем через полгода.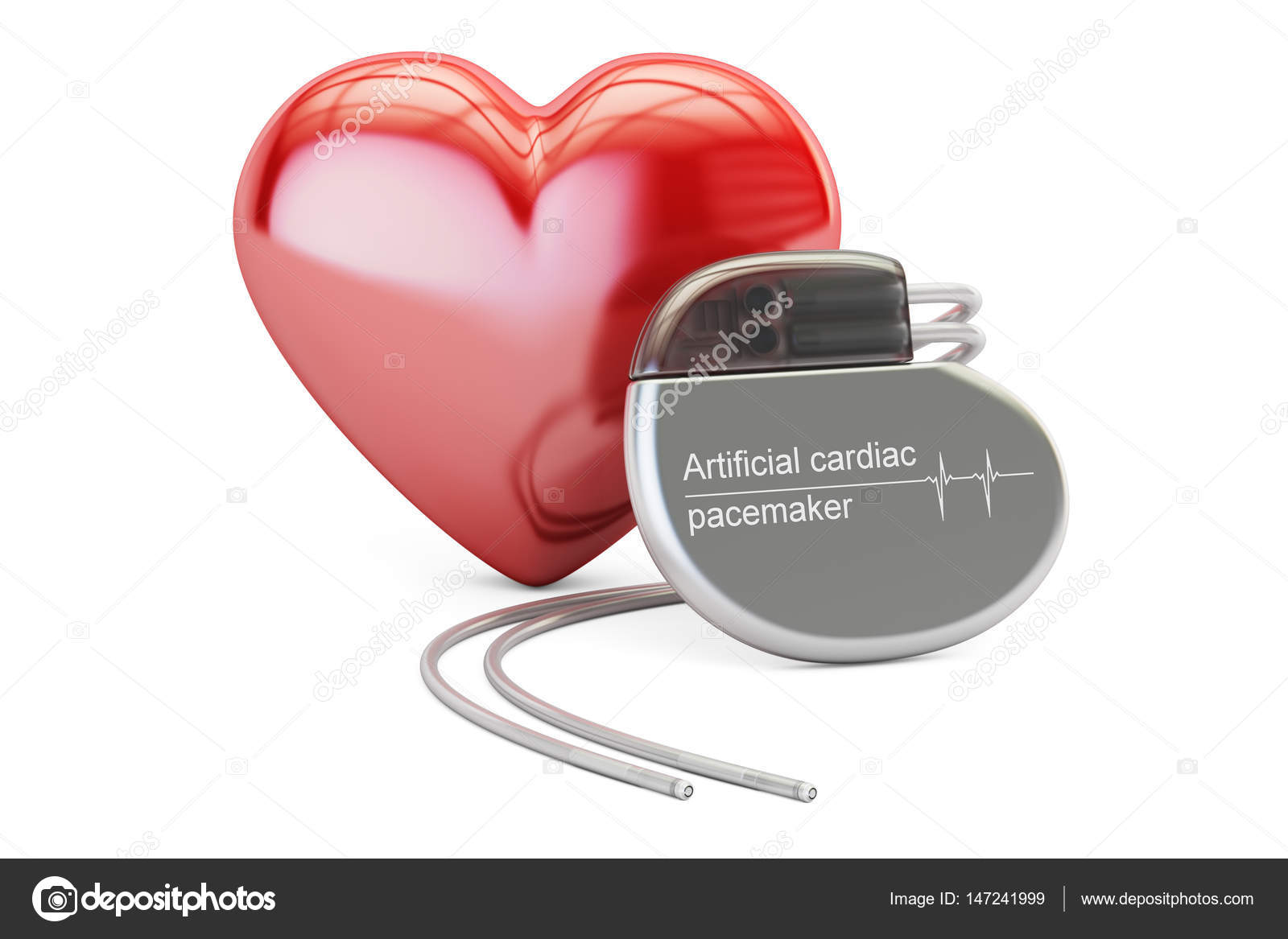 При нормальном функционировании прибора посещать специалиста следует 1–2 раза в год.
При нормальном функционировании прибора посещать специалиста следует 1–2 раза в год.
Пациентам с установленным электрокардиостимулятором следует придерживаться ряда ограничений: избегать длительного нахождения вблизи устройств с магнитным и электромагнитным излучением (мобильные телефоны, микроволновые печи и пр.), не допускать травм грудной области, рассчитывать физические нагрузки при занятиях спортом. На работу устройства могут влиять и медицинские процедуры (проведение МРТ, электрокоагуляции, физиотерапевтического лечения с помощью магнитотерапии и пр.)
Современные кардиостимуляторы служат не менее 6 лет, после чего необходимо провести замену электрокардиостимулятора.
Врачи нашего Центра владеют методикой операций по установке электрокардиостимуляторов. Обращаясь к нам, вы можете быть абсолютно уверены в безопасности вмешательства и надежной работе прибора.
В нашем Центре вас ждет высокий профессионализм и доступные цены в Москве на установку кардиостимуляторов сердца и его замену. Современные методики лечения сердечно-сосудистых заболеваний с использованием лучших кардиостимуляторов – залог долгой и активной жизни пациентов. Звоните нам, если вы хотите купить и поставить электронный кардиостимулятор при аритмии сердца, тахикардии и других заболеваниях.
Современные методики лечения сердечно-сосудистых заболеваний с использованием лучших кардиостимуляторов – залог долгой и активной жизни пациентов. Звоните нам, если вы хотите купить и поставить электронный кардиостимулятор при аритмии сердца, тахикардии и других заболеваниях.
Электрокардиостимуляция
Нарушения сердечного ритма широко распространены в структуре заболеваний сердечно-сосудистой системы. По предварительным данным более 16 млн. человек страдает нарушениями сердечного ритма. Зачастую они могут протекать как бессимптомно, так и иметь яркую клиническую картину, начиная от ощущений учащенного сердцебиения, перебоев в работе сердца, предобморочных, обморочных состояний и заканчивая развитием тяжелой сердечной недостаточности. При отсутствии своевременного лечения аритмия может носить для пациента весьма неблагоприятные последствия.
Нарушения ритма связанные с редким пульсом у пациента называются брадиаритмиями. Основными симптомами редкого пульса являются: слабость, головокружение, потеря сознания. При снижении пульса сердце прокачивает недостаточное количество крови, в следствии чего снижается кровоток к органам организма, в том числе наиболее остро воспринимается дефицит кровоснабжения головного мозга, что и приводит к появлению ранее описанных симптомов. Данные жалобы являются характерными, но неспецифическими для нарушений ритма сердца и могут быть проявлением иных заболеваний, по этому при их появлении следует незамедлительно обратиться к врачу. Известно, что редкий пульс может стать причиной ишемического инсульта и, следовательно, брадикардия является фактором риска развития инсульта, а асистолия по данным литературы является причиной внезапной смерти в 17% случаев.
При снижении пульса сердце прокачивает недостаточное количество крови, в следствии чего снижается кровоток к органам организма, в том числе наиболее остро воспринимается дефицит кровоснабжения головного мозга, что и приводит к появлению ранее описанных симптомов. Данные жалобы являются характерными, но неспецифическими для нарушений ритма сердца и могут быть проявлением иных заболеваний, по этому при их появлении следует незамедлительно обратиться к врачу. Известно, что редкий пульс может стать причиной ишемического инсульта и, следовательно, брадикардия является фактором риска развития инсульта, а асистолия по данным литературы является причиной внезапной смерти в 17% случаев.
Единственным способом лечения брадиаритмии является операция имплантация электрокардиостимулятора. На сегодняшний день не существует лекарственных препаратов, применяющихся для постоянного лечения редкого пульса.
Лечение симптомных брадиаритмий возможно при помощи имплантации электрокардиостимулятора, который выполняет роль искусственного водителя ритма. Современные кардиостимуляторы представляют собой устройство небольшого размера в металлическом корпусе, в котором располагается батарея и микропроцессор. От корпуса стимулятора через вену в полость сердца идут электроды. Все современные кардиостимуляторы могут воспринимать собственную электрическую активность сердца, и, при возникновении паузы, генерировать и наносить электрические импульсы.
Различают однокамерные и двухкамерные ЭКС. При двухкамерной стимуляции один электрод располагается в правом предсердии, а второй в правом желудочке. Двухкамерная стимуляция является наиболее физиологической, так как обеспечивает синхронность сокращения камер сердца и минимизирует необоснованную стимуляцию сердечной мышцы (миокарда). Режимы стимуляции и выбор типа аппарата при разных формах брадиаритмий определяется лечащим врачом согласно действующим рекомендациям по лечению нарушений ритма сердца. Клинико-инструментальная диагностика брадиаритмий включает проведение электрокардиографии, суточного мониторирования ЭКГ, эхокардиографии с целью исключения структурной патологии сердца. Однако даже в этом случае не всегда удается выявить аритмию. С этом случае возможно проведение длительного мониторирования ЭКГ с применением имплантируемых петлевых кардиомониторов, возможности которых позволяют непрерывно регистрировать у пациентов ЭКГ.
В ФГБУ НМИЦ кардиологии возможно проведение комплексного обследования для выявления и определения показаний к имплантации ЭКС. А на базе отдела сердечно сосудистой хирургии Национального медицинского исследовательского центра кардиологии Министерства Здравоохранения
Российской федерации проводятся операции по имплантации всех видов кардиостимуляторов. Кроме того, на базе отделения возможно оказание помощи, так называемым «технически сложным» пациентам, которым требуются особые условия для проведения оперативного лечения. В том числе возможна имплантация эпикардиальной системы электродов при невозможности выполнения стандартного доступа для имплантации кардиостимулятора.
Учитывая распространенность уже имплантированных электрокардиостимуляторов очевиден и рост ежегодно имплантируемых эндокардиальных электродов. В России ежегодно выполняется более 40 тысяч имплантаций ЭКС, причем около половины этих операций приходится на центральный и северо-западный административный округ РФ. В связи с увеличением антиаритмических устройств в некоторых случаях возникает необходимость лечения осложнений, связанных с их имплантацией. Инфицирование и сепсис могут потребовать частичного или полного удаления кардиостимулятора, включая и устройство и электроды. Это может быть сопряжено с потенциальным риском значимых осложнений и даже смертью больного. Лечение подобных осложнений имплантации ЭКС является отдельным направлением в сердечно-сосудистой хирургии, и требует специальной подготовки и оснащения отделения и операционной. Для проведения подобных вмешательств необходимо:
- наличие кардиохирургической службы и возможность немедленно развернуть кардиохирургическую операционную;
- наличие анестезиологического оборудования и обеспечение анестезиологического пособия ;
- возможность немедленного выполнения открытой операции на сердце;
- возможность использования аппарата искусственного кровообращения, присутствие перфузиологов;
- возможность немедленного проведения ультразвуковых методов визуализации;
Отдел сердечно-сосудистой хирургии отвечает всем требованиям, необходимым для экстракции электродов ЭКС: наличие кардиохирургической операционной и хороший опыт выполнения подобных процедур (более 50 экстракций, в том числе открытым способом.
Эндоваскулярное удаление электродов кардиостимулятора – является относительно новым методом в практике электрокардиостимуляции. Постоянный рост количества первично имплантируемых электродов ЭКС и увеличение потребности в новых, приводит также к тому, что в полостях сердца может одномоментно находиться более двух электродов. Наличие в просвете сосудов и полостях сердца большого количества электродов – уже само по себе является фактором риска и может служить причиной развития различных нежелательных явлений. Наиболее распространенные из них – инфекция, тромбоэмболии, нарушения функции трехстворчатого клапана.
Сотрудниками отдела сердечно-сосудистой хирургии проводятся операции коррекции ранее установленных электрокардиостимуляторов, включая возможность удаления всей системы с электродами и последующей имплантацией нового электрокардиостимулятора. Выполнение таких операций проводится строго по показаниям. На сегодняшний день в отделе сердечно-сосудистой хирургии ФГУБ НМИЦ кардиологии уже выполнено более 1500 операций по имплантации устройств предназначенных для лечения нарушений сердечного ритма.
Для сердечников придумали новый кардиостимулятор без батареи — Российская газета
Хорошая новость для сердечников пришла из Университета штата Нью-Йорк в Буффало: там разрабатывают имплантируемый кардиостимулятор без батареи. Энергию для работы прибор станет получать от сердца — специальная пьезоэлектрическая система будет преобразовывать вибрационную энергию в электрическую.
Внедрение такой технологии позволит сделать кардиостимулятор более безопасным, снизит его стоимость и поможет избежать необходимости менять батарею каждые 5-12 лет. Сегодня питание кардиостимуляторов рассчитано в среднем на 7 лет.
Новый прибор довольно компактен. В отличие от других кардиостимуляторов, размещаемых под кожей и соединяемых с сердцем с помощью электродов, это устройство располагается внутри сердца. Пока сконструирован лишь прототип. Первые испытания прибора без батареи на животных пройдут через 2 года.
Напомним, электрокардиостимулятор предназначен для воздействия на ритм сердца. Он «навязывает» частоту сердечных сокращений пациенту, у которого сердце бьется недостаточно часто. Или имеется электрофизиологическое разобщение между предсердиями и желудочками, так называемая атриовентрикулярная блокада.
Прибор включается только тогда, когда собственный ритм сердца реже установленного. У кого-то он работает весь день напролет, у кого-то выдает 5-10 импульсов в сутки, но и этого достаточно, чтобы защитить кровоток в головном мозге.
Медики утверждают: потребность в подобных операциях 300-350 на миллион жителей. У нас выполняется лишь 1,3 таких операций
Современные ЭКС могут накапливать и сохранять данные о работе сердца. В последующем врач с помощью специального аппарата — программатора, может считать эти данные и проанализировать работу сердца.
С конца прошлого века кардиологи стали применять кардиовертер-дефибриллятор — сложный компьютер, предназначенный для управления сердечным ритмом. Аппарат отслеживает деятельность сердца круглосуточно. При возникновении фибрилляции желудочков сердце останавливается и наступает состояние, именуемое «клиническая смерть». Если срочно не начать реанимацию в первые же минуты, шансов на возвращение к жизни практически не остается. Кардиовертер сам распознает угрозу нарушения ритма и устраняет его мощным электроразрядом. Имплантация такого аппарата — сегодня единственный способ надежно защитить пациента с тахикардиями от внезапной аритмической смерти.
Впервые о внедрении кардиостимуляторов в лечение сердечников в СССР заговорил советский академик Александр Бакулев в 1960 году. В декабре 1961 года первый российский стимулятор «Москит» был имплантирован Бакулевым больной с полной атриовентрикулярной блокадой. Пятнадцать лет он спасал жизнь тысячам больных и зарекомендовал себя как один из наиболее надежных стимуляторов того периода. Но потом финансирование прекратилось, и мы сегодня, по словам многих ведущих хирургов, отстали от Запада по производству таких аппаратов лет на двадцать. И вынуждены закупать в США и ФРГ дорогостоящие электронные спасители сердца, цена которых колеблется от 12 до 34 тысяч долларов.
В нескольких ведущих кардиоцентрах России с начала века сделаны тысячи операций по установке таких аппаратов. Много это или мало? Медики утверждают: потребность в подобных операциях 300-350 на миллион населения. У нас выполняется лишь 1,3 таких операций на миллион жителей. Но свои-то аппараты мы не производим. Некоторые кардиоцентры вообще не получили сегодня квот на высокотехнологичные операции .
Кардиостимулятор: Показания, Операция, Специалисты
Что такое кардиостимулятор?
Кардиостимулятор представляет собой плоское устройство размером примерно 3–5 см, которое имплантируется пациентам с определенными
нарушениями сердечного ритма
во время короткой операции. Функция кардиостимулятора - измерять частоту сердечных сокращений и электрические импульсы, если собственный сердечный ритм работает недостаточно хорошо.
Когда требуется имплантация кардиостимулятора?
Наше сердце управляется и регулируется посредством электрических импульсов. В определенном участке сердца, называемым синусовым узлом, возникает электрический импульс, который передается по всему сердце согласно определенной схеме и приводит к сокращению сердечной мышцы и выбросу крови в аорту. Таким образом, кровь, которая приходит в правый желудочек, соответствует тому количеству, которое выбрасывается из левого желудочка, что представляет собой точную синхронизацию двух половин сердца.
Многие заболевания приводят к нарушениям работы сердца. В худшем случае это означает, что сердце не может поставить достаточное количество крови и, следовательно, кислорода и питательных веществ органам, что в конечном итоге приводит к смерти.
Некоторые из заболеваний можно лечить с помощью лекарств. Если это не приводит к улучшению или риск возникновения спонтанного сбоя сердечного ритма высок и может привести к смерти, необходима установка кардиостимулятора.
Как проводится установка кардиостимулятора?
После тщательной диагностики кардиологом или терапевтом назначается дата установки (имплантации) кардиостимулятора. Если до операции необходимо прекратить определенную медикаментозную терапию, которую проходит пациент, следует обсудить это с лечащим врачом. В первую очередь это касается лекарств, разжижающих кровь.
В отличие от
операции на коронарных сосудах (операция шунтирования)
, установка электрокардиостимулятора не требует работы на открытом сердце. Такое лечение является одним из видов малой хирургии на сердце.
В большинстве случаев установка кардиостимуляторов сегодня выполняется под местной анестезией. Пациент получает лекарство, которое вызывает у него сонливость. Убедившись, что препарат подействовал, врач начинает установку кардиостимулятора путем местного обезболивания кожи под ключицей. После этого в том месте делается небольшой разрез (около 4–7 см). Через него находят вену, ведущую к сердцу, и продвигают электроды кардиостимулятора (1 или 2 тонких провода) через вену в сердце.
Другой конец электрода затем подключается к кардиостимулятору, который после настройки программы устанавливается под кожу. В конце зашивают рану и проверяют работу кардиостимулятора. После такой операции пациент, как правило, остается в больнице на 24 часа.
Каковы прогнозы и вероятность прогрессирование заболевания после установки кардиостимулятора?
Поскольку установка кардиостимулятора представляет собой операцию, всегда есть риск осложнений. К ним относятся дислокация электродов, кровотечение, образование тромбов, тампонада сердца (в связи с кровотечением в области между сердечной мышцей и ее защитной оболочкой), неправильное электрическое стимулирование диафрагмальной мышцы и многое другое. Все риски должны быть детально обсуждены до операции. Ошибки устройства, такие как неправильное измерение или программирование, как правило, обнаруживаются при работе кардиостимуляторов относительно рано.
Большое значение для оптимальной и успешной работы кардиостимуляторов имеют регулярные последующие проверки. Они проводятся квалифицированным кардиологом или терапевтом. В ходе таких обследований, в случае необходимости, можно провести более точную регулировку кардиостимулятора путем его перепрограммирования. При этом также проверяется состояние батарейки. Такие проверки должны проводиться каждые 6–12 месяцев.
Также после установки кардиостимулятора пациент получает удостоверение, которое должен носить с собой. (Например, предъявлять при предполетном контроле в аэропорту).
Продолжительность жизни с кардиостимулятором
Имплантация кардиостимулятора позволяет вести жизнь свободную от дискомфорта и боли. После короткого периода привыкания, как правило, носители ЭКС забывают о наличии данного устройства в организме. В зависимости от состояния здоровья и побочных эффектов пациенты могут опять вернуться к привычной досуговой активности. Однако вопрос о физической нагрузке, подходящей для конкретного пациента, должен быть предварительно согласован с врачом.
Кроме того, возможное взаимодействие с другим электрооборудованием также обсуждается с врачом. Как правило, небольшие приборы не приносят проблем, мощные же устройства, как электропилы или электрические плиты, необходимо держать на определенном расстоянии. Как правило, 30 см.
Какие врачи и клиники являются специалистами по вопросам установки кардиостимулятора?
Естественно, кто нуждается в операции по установке кардиостимулятора, желает получить наилучшее медицинское лечение. Вот почему пациент спрашивает себя, где он может найти лучшую клинику для имплантации кардиостимулятора?
Поскольку на этот вопрос нельзя дать объективный ответ и настоящий врач никогда не будет утверждать, что он является лучшим, можно полагаться только на его опыт. Чем больше кардиостимуляторов установил врач, тем больше опыта он имеет в данной сфере.
Таким образом, специалистами по установке кардиостимуляторов являются кардиологи, которые специализируются на лечении сердечных аритмий. Благодаря своим знаниям и многолетнему опыту работы в качестве кардиологов со специализацией в ритмологии и хирургическом лечении аритмий, они являются правильным выбором для имплантации кардиостимулятора.
Источники:
Герольд, Герд: Внутренняя медицина. Кельн, самиздат, 2012 (Herold, Gerd: Innere Medizin. Köln, Eigenverlag 2012)
Арашее, K .; Бэнклер, Х.-В. ; Бибер, C .; и др:. Внутренняя медицина. Штутгарт, изд. Георг Тиме KG 2009. (Arasteh, K. ; Baenkler, H.-W. ; Bieber, C. ; et al.: Innere Medizin. Stuttgart, Georg Thieme Verlag KG 2009)
Имплантируемый кардиостимулятор | Фонд Сердце и инсульт
Что такое имплантируемый кардиостимулятор?
При этой хирургической процедуре хирурги имплантируют устройство, называемое кардиостимулятором, которое регулирует частоту сердечных сокращений и ритм.
Почему это сделано?
Выполняется для лечения ненормальной частоты сердечных сокращений или ритмов (аритмии), особенно если они плохо поддаются лекарственной терапии (медикаментам).
Что сделано?
Существует несколько способов имплантации электродов ИКД:
- Трансвенозный доступ: Трансвенозный доступ через вену.В этом методе около ключицы делается небольшой разрез, и электроды вводятся через вену в сердце. Кончик каждого электрода располагается рядом с внутренней стенкой сердца (эндокардом).
- Торакотомия: При этом доступе грудная клетка открывается и тонкие овальные пластыри из резины и проволочной сетки пришиваются к внешней стороне сердца (эпикарду). Эти патчи подключаются к выводам.
- Стернотомия: Этот подход похож на торакотомию, поскольку грудная клетка открывается.Разница в том, что разрез делается над грудиной (грудиной), а отведения продвигаются к сердцу. Стернотомия может сочетаться с операцией по аортокоронарному шунтированию или операцией на сердечном клапане.
- Субксифоидный доступ: Этот доступ также похож на торакотомию, но разрез делается немного слева от грудины.
После того, как отведения будут установлены и протестированы, они будут подключены к блоку ICD. Затем ИКД помещается под кожу либо рядом с ключицей, либо где-то выше или на уровне талии.
Чего вы можете ожидать?
До эксплуатации
Обычно процедура назначается заранее. Примерно за неделю до операции вас, вероятно, попросят посетить вашу больницу. Могут быть выполнены различные анализы, такие как анализы крови и мочи, электрокардиограмма и другие анализы. Ваш врач объяснит риски и преимущества процедуры, и вам будет предложено подписать форму согласия.
Перед началом процедуры сообщите своему врачу, если вы:
- Были ли когда-либо реакции на какой-либо контрастный краситель, йод или какие-либо серьезные аллергические реакции (например, от укуса пчелы или употребления в пищу моллюсков).
- Больной астмой.
- Есть аллергия на какие-либо лекарства.
- У вас проблемы с кровотечением или вы принимаете разжижающие кровь препараты.
- Имеют в анамнезе проблемы с почками или диабет.
- Сделать пирсинг на груди или животе.
- Ваше здоровье недавно изменилось.
- Беременны или могут быть беременны.
В процессе эксплуатации
Позиционирование эндокардиального отведения
- Это наиболее распространенная процедура имплантации кардиостимулятора.
- Вы будете бодрствовать на протяжении всей процедуры.
- Вам дадут успокаивающее средство, которое поможет вам расслабиться, и местную анестезию в участках, вовлеченных в процедуру (обычно в верхней части грудной клетки).
- Тонкая гибкая трубка (катетер) вводится в кровеносный сосуд и с помощью флюороскопа (аналогично рентгеновскому снимку для визуализации катетера) вводится в сердце.
- Попав в сердце, провода будут прикреплены к внутренней подкладке.
- Провода будут проверены, чтобы убедиться, что они работают правильно.
- Время от времени вас могут попросить сделать глубокий вдох или энергично кашлять, чтобы проверить расположение электродов. Как только электроды окажутся в наиболее подходящем месте, они будут подключены к генератору импульсов.
- Генератор импульсов будет помещен в небольшой карман, сделанный прямо под кожей в верхней части груди или в области живота.
- Вы можете почувствовать легкое давление, когда электроды и генератор импульсов вставляются в карман.
Позиционирование эпикардиального отведения
- Поскольку в груди делается больший разрез, эта процедура обычно выполняется под общим наркозом, и вы будете спать.
- Обнажается внешняя поверхность сердца, и выводы прикрепляются непосредственно к поверхности (эпикарду) сердца.
- Генератор импульсов обычно помещается под кожу в верхней части живота, но может также размещаться в верхней части грудной клетки.
После операции
- После завершения операции вы попадете в палату восстановления.
- В месте имплантации генератора импульсов может быть некоторая болезненность, но с ней можно справиться с помощью обезболивающих.
- В зависимости от вашего состояния и процедуры, которую вы перенесли, вы можете оставаться в больнице от нескольких часов до нескольких дней.
Дома
Вернувшись домой, следите за своими разрезами.
- Некоторые синяки — это нормально, но обратитесь к врачу, если вы почувствуете усиление боли, покраснения, отека, кровотечения или другого истощения из разреза, лихорадки или озноба.
- Большинство людей осознают свой кардиостимулятор в течение короткого времени после его имплантации, но это ощущение обычно уменьшается со временем.
- Можно принимать душ, купаться или заниматься обычной половой жизнью.
- В течение первых восьми недель избегайте резких, резких движений руками, не растягивайте их, не дотягивайтесь над головой или не прикасайтесь к кардиостимулятору.
- По истечении этого времени не давите на область груди над имплантатом.
Контроль вашего пульса
Важно всегда иметь при себе удостоверение личности кардиостимулятора. Вы также должны знать максимальную и минимальную запрограммированную частоту пульса вашего кардиостимулятора. Регулярно контролируйте свой пульс и сообщайте показания своему врачу во время проверки кардиостимулятора. С помощью специального анализатора ваш врач может определить, скоро ли разрядятся батареи.
Устройства, которые могут мешать работе кардиостимулятора
Обычные бытовые и офисные приборы и оборудование не будут мешать работе кардиостимулятора.Сюда входят:
- микроволновые печи
- телевизоры
- радиостанции
- стереосистемы
- пылесосы
- электрические одеяла
- фены
- бритвы
- садовая техника
- тостеры
- кухонные комбайны
- компьютеров
- копировальных машин.
Устройства, которые могут представлять опасность для работы кардиостимулятора:
- противоугонные системы (также называемые системами EAS) в торговых центрах
- металлоискатели охранные
- сотовых телефонов.
Двигайтесь через противоугонные системы или металлоискатели в обычном темпе, без задержек. В аэропортах вы можете попросить о проведении ручного досмотра, чтобы избежать использования ручных металлоискателей. Рекомендуется подносить мобильный телефон к противоположному уху, дальше от имплантата кардиостимулятора. Не держите включенный мобильный телефон в кармане рубашки.
Наушники
с проигрывателем MP3, в том числе наушники-вкладыши, используют магнитное вещество и поэтому мешают работе кардиостимулятора.Эти наушники следует держать на расстоянии не менее 1,2 дюйма от кардиостимулятора, их нельзя класть в нагрудный карман или носить кому-либо, положив голову вам на грудь.
Некоторые медицинские процедуры могут нарушить работу кардиостимулятора. К ним относятся:
- Магнитно-резонансная томография (МРТ)
- Экстракорпоральная ударно-волновая литотрипсия, неинвазивная процедура лечения камней в почках.
Когда необходимо сделать МРТ, некоторые модели кардиостимуляторов можно перепрограммировать.
Стоматологическое сверление также имеет тенденцию к увеличению частоты стимуляции.
Рекомендуется сообщить поставщику медицинских услуг о своем кардиостимуляторе перед тестированием с использованием любых медицинских устройств.
Кроме того, процедура радиочастотной абляции при аритмии, коротковолновая / микроволновая физиотерапия с диатермией, терапевтическое облучение при раке и чрескожная электрическая стимуляция нервов при боли могут мешать генерации импульсов. После этих процедур вашему врачу необходимо будет оценить работу вашего кардиостимулятора.
Рентген и электросудорожная терапия (ЭСТ) не должны влиять на работу кардиостимулятора.
Что такое внутренний кардиовертер-дефибриллятор (ICD)?
Внутренний кардиовертер-дефибриллятор (ICD) — еще одно устройство, которое предлагает вариант лечения для людей с аритмией. Как и кардиостимулятор, он имплантируется в грудную клетку (или иногда в брюшную полость). В отличие от кардиостимулятора, который разработан для последовательного лечения нерегулярных сердечных ритмов, ИКД может корректировать внезапные, опасные для жизни нарушения ритма, такие как остановка сердца, путем подачи высокоэнергетических импульсов или электрошока (дефибрилляции).Кардиостимулятор, напротив, может подавать только импульсы низкой энергии.
Дополнительная информация
Вы и ваш кардиостимулятор (Hamilton Health Sciences)
Имплантация кардиостимулятора — NHS
Если вам необходимо установить кардиостимулятор, вам в грудную клетку хирургическим путем имплантируют небольшое электрическое устройство, называемое кардиостимулятором.
Кардиостимулятор посылает электрические импульсы в ваше сердце, чтобы оно билось регулярно и не слишком медленно.
Наличие кардиостимулятора может значительно улучшить качество вашей жизни, если у вас проблемы с низкой частотой сердечных сокращений. Некоторым людям это устройство может спасти жизнь.
В Великобритании имплантация кардиостимулятора — один из наиболее распространенных видов операций на сердце, при этом ежегодно устанавливаются тысячи кардиостимуляторов.
Как работает кардиостимулятор
Кардиостимулятор — это небольшое устройство размером со спичечный коробок или меньше, которое весит от 20 до 50 г.
Он состоит из генератора импульсов, который имеет батарею и крошечную компьютерную схему, а также 1 или несколько проводов, известных как электроды для стимуляции, которые подключаются к вашему сердцу.
Генератор импульсов излучает электрические импульсы по проводам к вашему сердцу. Скорость, с которой отправляются электрические импульсы, называется скоростью стимуляции.
Практически все современные кардиостимуляторы работают по запросу. Это означает, что их можно запрограммировать на регулировку скорости разряда в соответствии с потребностями вашего организма.
Если кардиостимулятор определяет, что ваше сердце пропустило удар или бьется слишком медленно, он посылает сигналы с постоянной частотой.
Если он сам по себе чувствует, что ваше сердце нормально бьется, он не посылает никаких сигналов.
Большинство кардиостимуляторов имеют специальный датчик, который распознает движения тела или частоту дыхания.
Это позволяет им увеличить скорость разряда, когда вы активны. Врачи называют это отзывчивым.
Имплантируемые кардиовертер-дефибрилляторы (ИКД)
Имплантируемый кардиовертер-дефибриллятор (ИКД) — это устройство, похожее на кардиостимулятор.
Он посылает в сердце более сильный электрический разряд, который, по сути, «перезагружает» его, чтобы оно снова работало.
Некоторые устройства содержат кардиостимулятор и ИКД.
ИКД
часто используются в качестве профилактического лечения для людей, у которых, как считается, может возникнуть риск остановки сердца в какой-то момент в будущем.
Если ИКД обнаруживает, что сердце бьется с потенциально опасной ненормальной частотой, он вызывает электрический разряд в сердце.
Это часто помогает вернуть сердцу нормальный ритм.
В обычном ИКД имеется электрод для стимуляции, который имплантируется вдоль вены (трансвенально).
Существует также новый тип ИКД, в котором электрод для стимуляции имплантируется под кожу (подкожно).
Зачем мне кардиостимулятор?
Сердце — это, по сути, насос из мышц, который управляется электрическими сигналами.
Эти сигналы могут быть искажены по нескольким причинам, что может привести к ряду потенциально опасных сердечных заболеваний, таких как:
- аномально медленное сердцебиение (брадикардия)
- Аномально учащенное сердцебиение (тахикардия)
- блокада сердца (когда ваше сердце бьется нерегулярно, потому что электрические сигналы, которые контролируют ваше сердцебиение, не передаются должным образом)
- остановка сердца (когда из-за проблем с электрическими сигналами сердца сердце вообще перестает биться)
Узнайте больше о том, зачем вам кардиостимулятор.
Как установить кардиостимулятор?
Имплантация кардиостимулятора — относительно простой процесс.
Обычно это делается под местной анестезией, что означает, что вы будете бодрствовать во время процедуры.
Генератор обычно помещают под кожу возле ключицы на левой стороне груди.
Генератор прикреплен к проводу, который проходит через кровеносный сосуд к сердцу.
Процедура обычно занимает около часа, и большинство людей могут выписаться из больницы в тот же день или через день после операции.
Узнайте больше о том, как установить кардиостимулятор.
После операции на кардиостимуляторе
Вы сможете вернуться к нормальной физической активности вскоре после операции.
В качестве меры предосторожности обычно рекомендуется избегать физических нагрузок в течение 4–6 недель после установки кардиостимулятора.
После этого вы сможете заниматься большинством занятий и спортом.
Вы сможете почувствовать кардиостимулятор, но скоро к нему привыкнете.Сначала он может показаться немного тяжелым и может вызывать дискомфорт, когда вы лежите в определенных положениях.
Вам необходимо будет регулярно посещать медицинские осмотры, чтобы убедиться, что ваш кардиостимулятор работает должным образом. Большинство кардиостимуляторов хранят информацию о вашем естественном сердечном ритме.
Когда у вас будут повторные посещения, ваш врач может получить эту информацию и использовать ее, чтобы проверить, насколько хорошо работает ваше сердце и кардиостимулятор.
Подробнее о восстановлении после операции на кардиостимуляторе.
Использование электрооборудования
Все, что создает сильное электромагнитное поле, например индукционная плита, может мешать работе кардиостимулятора.
Но самое распространенное бытовое электрическое оборудование, такое как фены и микроволновые печи, не будет проблемой, если вы используете их на расстоянии не менее 15 см (6 дюймов) от кардиостимулятора.
Если у вас индукционная плита, сохраняйте расстояние не менее 60 см (2 фута) между плитой и кардиостимулятором.
Если это проблема, вы можете подумать о замене устройства на что-нибудь более подходящее.
Если вы чувствуете головокружение или чувствуете учащенное сердцебиение при использовании электроприбора, просто отойдите от него, чтобы ваше сердцебиение вернулось в норму.
Безопасность
Имплантация кардиостимулятора обычно является очень безопасной процедурой с низким риском осложнений.
Наибольшую озабоченность вызывает потеря кардиостимулятором способности контролировать сердцебиение либо из-за неисправности, либо из-за того, что провод выходит из правильного положения.
Иногда можно перепрограммировать кардиостимулятор для устранения неисправности с помощью беспроводных сигналов.
Но если кардиостимулятор смещается, может потребоваться дополнительная операция.
Узнайте больше о рисках, связанных с использованием кардиостимулятора.
Альтернативы кардиостимулятору
В некоторых случаях можно контролировать аномальное сердцебиение (аритмию) без установки кардиостимулятора.
Например, фибрилляцию предсердий иногда можно лечить с помощью лекарств или нехирургической процедуры, называемой катетерной аблацией.
Но не всех людей с аритмией можно лечить таким способом, и во многих случаях кардиостимулятор считается наиболее эффективным вариантом.
Если ваш кардиолог рекомендует установить кардиостимулятор, спросите их, почему они считают это лучшим вариантом, и обсудите возможные альтернативные методы лечения.
Новая техника
Разработан новый кардиостимулятор меньшего размера, размером с таблетку, который в настоящее время проходит глобальные клинические испытания.
Новое устройство использует беспроводную технологию и может быть имплантировано прямо в сердце, где оно передает электрические импульсы от электрода.
Это означает, что электрод для кардиостимуляции не требуется, что снижает риск заражения и сокращает время восстановления, связанное с имплантацией традиционных кардиостимуляторов.
Последняя проверка страницы: 15 октября 2018 г.
Срок следующей проверки: 15 октября 2021 г.
8 октября 1958 г., день «Д» для имплантируемого кардиостимулятора
После введения Полом Золлом временной чрескожной кардиостимуляции в 1952 г. и временного эндокардиального доступа Сеймуром Фурманом в США в 1958 г. был имплантирован первый полный электронный кардиостимулятор. Сеннинг и Эльмквист в Швеции 8 октября 1958 года с помощью торакотомии сшили два эпикардиальных электрода.Фактически, «окончательный» блок, помещенный в брюшную стенку реципиента кардиостимулятора, Арне Ларссона, сработал всего три часа. За первой заменой, сделанной на следующее утро, последовали более 22 отделений и многочисленные хирургические вмешательства, пока г-н Ларссон не умер в 2001 году. 1 Несмотря на все первоначальные технические и медицинские неудачи, ежедневные реанимации этого пациента были вызваны рецидивирующей АВ-блокадой. закончились, и г-на Ларссона можно было выписать после нескольких месяцев госпитализации, чтобы возобновить свою повседневную жизнь и деятельность.В Нидерландах днем «Д» этой сердечной электротерапии было 3 января 1962 года, когда кардиохирург профессор Г. Бром из университетской больницы Лейдена имплантировал первый постоянный эпикардиальный кардиостимулятор, за которым вскоре последовала имплантация профессором Хоманом ван дер Хайде в университетской больнице Гронингена. а затем во многих больницах общего профиля. Подробную информацию о первых днях кардиостимуляции в нашей стране см. На следующих страницах этого выпуска.
Впечатляющий прогресс хронической кардиостимуляции воплощен в нормализованной продолжительности жизни большинства пациентов, получавших кардиостимуляторы, а также, что очень важно, в гораздо лучшем качестве жизни, чем до кардиостимуляции. 2 Раньше никто не мог предвидеть, что, помимо стимуляции медленного сердечного ритма, бижентрикулярная стимуляция может помочь в лечении застойной сердечной недостаточности.
После внедрения последней электротерапии голландские имплантологи приняли этот подход, о чем свидетельствует резкий рост количества имплантатов в нашей стране за последние пять лет. Примечательно, что наши ежегодные общенациональные показатели сердечной ресинхронизирующей терапии (СРТ) с ИКД или без нее высоки по сравнению с другими западными странами.Эта цифра сильно контрастирует с ежегодным количеством имплантированных электронных кардиостимуляторов при признанных показаниях к брадикардии, которое ниже, чем в среднем по Европе; причина остается неясной.
В то время как День D Второй мировой войны последовал за огромной подготовкой стратегий, материалов и оборудования, оружие кардиостимуляции у людей было начато только в начале 1950-х годов, но быстро развивалось в последние пять десятилетий. Увеличенный срок службы батарей (от никель-кадмиевых элементов до литиевых), улучшенные электронные схемы и бесконечно программируемые алгоритмы и память о кардиостимуляторе, подключенном к одному-трем превосходным отведениям, теперь позволяют нам контролировать и определять почти все желательные участки эндокарда.Это оборудование облегчает адаптацию электротерапии к различным потребностям отдельного пациента на протяжении многих лет кардиостимуляции. Мы испытали, что, с одной стороны, идеи и разработки производителей иногда «создавали» клинические потребности, например, спорными электрическими «терапиями» для прерывания или предотвращения пароксизмальной фибрилляции предсердий. 3 С другой стороны, разработчики устройств очень быстро и адекватно отреагировали на новые концепции и идеи, возникшие в клинике, что нашло отражение в быстром выпуске продуктов для бивентрикулярной кардиостимуляции.Эти мероприятия отражают взаимное сотрудничество между кардиологами-имплантологами и родственными им профессионалами, а также инженерными отделами компаний-производителей оборудования. Вначале голландская компания Vitatron была типичным воплощением этого сотрудничества с воплощением идей и опыта многих голландских кардиологов в их конструкции кардиостимуляторов.
После 50 лет кардиостимуляции профессия кардиолога взяла на себя почти все операции по имплантации и замене устройств от хирургов, и эта задача стала одним из основных компонентов кардиологической специальности «инвазивная аритмология».Поскольку чтение, интерпретация и программирование современных электронных устройств стало очень сложным и отнимающим много времени, для оказания помощи кардиологу в повседневной практике потребовались специализированные смежные специалисты. Действительно, вклад технических специалистов и практикующих медсестер в процедуру имплантации и последующее наблюдение за пациентами с кардиостимуляторами значительно увеличился. Можно только гадать, сможет ли домашний мониторинг имплантированных устройств и полностью «автоматический кардиостимулятор» заменить смежных профессионалов.Тем не менее, строгие правила для образования, опыта и сертификации этих смежных профессионалов необходимы, чтобы гарантировать преимущества, безопасность и экономическую эффективность сердечной электротерапии в следующие десятилетия.
Наряду с непрерывным обучением и аудитом 102 центров имплантации в Нидерландах, ежегодные обзоры наших национальных данных по имплантации и соответствующих характеристик пациентов и устройств необходимы для мониторинга качества ухода за имплантированными устройствами.За последние 25 лет Нидерландский фонд регистрации кардиостимуляторов (Stichting Pacemaker Registratie Nederland, SPRN) обработал более 85% всех данных по имплантации и замене в Нидерландах и распространил годовые результаты, как это кратко изложено в этом выпуске. В марте 2008 года новый реестр имплантируемых электронных устройств, названный DIPR (голландский ICD, реестр кардиостимуляторов), предложенный Нидерландским обществом кардиологов, принял реестр SPRN; Общество теперь несет основную ответственность за мониторинг такого рода помощи.
В последние годы мы столкнулись с несколькими непредвиденными обстоятельствами при кардиостимуляции. Более 40 лет верхушка правого желудочка считалась безопасным убежищем для хронической кардиостимуляции и использовалась миллионами пациентов с кардиостимуляторами. Однако в настоящее время его потенциально пагубное влияние на функцию желудочков вызвало споры о лучшем месте для стимуляции правого желудочка.
Во-вторых, несмотря на огромные технические усовершенствования устройств и проводов, количество отзывов и «писем уважаемого доктора» резко возросло, что отражает наше стремление к появлению продуктов для людей со стопроцентным совершенством.Реакция на эти рекомендации по замене часто заканчивается бесконечными спорами между экспертами и ненужными заменами с высокими рисками. В-третьих, руководство больницы, органы здравоохранения и страховые компании стремятся повлиять на выбор устройств из-за аргументов о бюджетных ограничениях, не понимая, что качество кардиологической электротерапии полностью зависит от местного многолетнего опыта и знания конкретных типов и продуктов, а также поддержка производителей в части обучения и устранения неисправностей.Последствия этой стратегии непредсказуемы и могут нанести ущерб текущему уровню помощи.
Цель этого выпуска — напомнить о некоторых аспектах терапии кардиостимуляторами после почти 50 лет хронической кардиостимуляции в Нидерландах, а также рассмотреть в перспективе наше текущее руководство и стратегии имплантации, последующего наблюдения и связанных с этим вопросов. Приглашены специалисты по кардиостимуляции при брадикардии, чтобы высказать свое мнение по конкретным вопросам с подмигиванием в историю и будущее.Хотя биологическая кардиостимуляция с помощью генной и клеточной терапии является серьезной целью, 4 мы предполагаем, что в ближайшее десятилетие тысячи новых голландских пациентов с низкой частотой сердечных сокращений получат выгоду от имплантации современных умных и небольших электронных устройств, которые указывают их день Д улучшения.
Руководство по тестированию имплантируемого кардиостимулятора | FDA
- Номер дела:
- FDA-2020-D-0957
- Выдал:
Отдел выдачи инструкций
Центр приборов и радиологического здоровья
Это руководство было написано до 27 февраля 1997 г., когда FDA внедрило Good Guidance Practices, GGP.Он не создает и не наделяет какое-либо лицо правами и не связывает FDA или общественность. Альтернативный подход может использоваться, если такой подход удовлетворяет требованиям применимого закона, нормативных актов или того и другого. Это руководство будет обновлено в следующей редакции, чтобы включить стандартные элементы GGP.
В данном руководстве описываются общие принципы проверки конструкции безопасного и эффективного имплантируемого генератора сердечных импульсов. Тесты разработаны, чтобы в разумных пределах гарантировать безопасное и эффективное функционирование кардиостимулятора у пациента в соответствии с письменными техническими характеристиками, а также его выживаемость в ожидаемых условиях окружающей среды в организме, а также во время хранения, транспортировки и обращения.
Это руководство предназначено для кардиостимуляторов брадикардии, которые поступают в продажу и производятся с использованием стандартных производственных технологий и методов. Это может не относиться к устройствам, которые используются в ограниченных исследовательских приложениях. В некоторых случаях, например в последнем, могут быть оправданы значительные отклонения от этих рекомендаций. Некоторые устройства могут быть аттестованы полностью или частично по сходству с ранее аттестованными. Во всех случаях аргументы в пользу любых изменений должны основываться на характере предназначения устройства и на любых заявленных сходствах.
Добавить комментарии
Вы можете отправить онлайн или письменные комментарии к любому руководству в любое время (см. 21 CFR 10.115 (g) (5))
Если вы не можете отправить комментарии в режиме онлайн, отправьте письменные комментарии по адресу:
Управление картотеки
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов
5630 Fishers Lane, Rm 1061
Rockville, MD 20852
Все письменные комментарии должны быть обозначены номером в реестре этого документа: FDA-2020-D-0957.
Текущее содержание с:
Регулируемые продукты
Темы
Практические основы, обзор, развитие МКБ
[Рекомендации] Эпштейн А.Е., ДиМарко Дж. П., Элленбоген К. А. и др.Руководство ACC / AHA / HRS 2008 г. по аппаратной терапии нарушений сердечного ритма: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по написанию рекомендаций по пересмотру рекомендаций ACC / AHA / NASPE 2002 г. по имплантации) кардиостимуляторов и антиаритмических устройств), разработанная в сотрудничестве с Американской ассоциацией торакальной хирургии и Обществом торакальных хирургов. Джам Колл Кардиол . 2008 27 мая. 51 (21): e1-62.[Медлайн].
Kamphuis HC, de Leeuw JR, Derksen R, Hauer RN, Winnubst JA. Пациенты с имплантированным кардиовертер-дефибриллятором: качество жизни у реципиентов с разрядом ИКД и без него: проспективное исследование. Europace . 2003 Октябрь 5 (4): 381-9. [Медлайн].
Mirowski M, Reid PR, Mower MM, et al. Устранение злокачественных желудочковых аритмий с помощью имплантированного автоматического дефибриллятора у человека. N Engl J Med .1980, 7 августа. 303 (6): 322-4. [Медлайн].
Робинсон Л.А., Виндл-младший, Исли, АР. Варианты ведения пациента с высокими порогами дефибрилляции. Энн Торак Хирург . 1994 Май. 57 (5): 1184-92. [Медлайн].
Bardy GH, Poole JE, Kudenchuk PJ, et al. Проспективное рандомизированное сравнение у людей двухфазных импульсов емкости 60 мкФ и 120 мкФ с использованием униполярной системы дефибрилляции. Тираж . 1995 г. 1 января.91 (1): 91-5. [Медлайн].
Kroll MW, Swerdlow CD. Оптимизация формы волны дефибрилляции для ИКД. J Интервальная карта Электрофизиол . 2007 апреля 18 (3): 247-63. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. FDA одобрило первый подкожный дефибриллятор сердца. Доступно на http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm321755.htm. Доступ: 28 сентября 2012 г.
Wever EF, Hauer RN, van Capelle FL, et al.Рандомизированное исследование имплантируемого дефибриллятора в качестве терапии первого выбора по сравнению с традиционной стратегией у выживших после внезапной смерти после инфаркта. Тираж . 1995 г. 15 апреля. 91 (8): 2195-203. [Медлайн].
Антиаритмические препараты по сравнению с имплантируемыми дефибрилляторами (AVID). Исследователи. Сравнение антиаритмической лекарственной терапии с имплантируемыми дефибрилляторами у пациентов, реанимированных после почти смертельной желудочковой аритмии. Исследователи антиаритмических средств и имплантируемых дефибрилляторов (AVID). N Engl J Med . 1997, 27 ноября. 337 (22): 1576-83. [Медлайн].
Коннолли С.Дж., Гент М., Робертс Р.С. и др. Канадское исследование имплантируемого дефибриллятора (CIDS): рандомизированное испытание имплантируемого кардиовертера-дефибриллятора против амиодарона. Тираж . 2000 21 марта. 101 (11): 1297-302. [Медлайн].
Bokhari F, Newman D, Greene M, Korley V, Mangat I, Dorian P. Долгосрочное сравнение имплантируемого кардиовертера-дефибриллятора с амиодароном: наблюдение за подгруппой пациентов в рамках Канадского исследования имплантируемых дефибрилляторов в течение одиннадцати лет ( CIDS). Тираж . 2004 г. 13 июля. 110 (2): 112-6. [Медлайн].
Kuck KH, Cappato R, Siebels J, Rüppel R. Рандомизированное сравнение антиаритмической лекарственной терапии с имплантируемыми дефибрилляторами у пациентов, реанимированных после остановки сердца: исследование сердечной остановки в Гамбурге (CASH). Тираж . 2000 15 августа. 102 (7): 748-54. [Медлайн].
Зибелс Дж., Кук К.Х. Имплантируемый кардиовертер-дефибриллятор в сравнении с лечением антиаритмическими препаратами у выживших после остановки сердца (исследование сердечной остановки в Гамбурге). Am Heart J . 1994, апр. 127 (4, часть 2): 1139-44. [Медлайн].
Мосс А.Дж., Холл В.Дж., Канном Д.С. и др. Повышение выживаемости с имплантированным дефибриллятором у пациентов с ишемической болезнью сердца с высоким риском желудочковой аритмии. Исследователи по испытанию многоцентровой автоматической имплантации дефибриллятора (MADIT). N Engl J Med . 1996 26 декабря. 335 (26): 1933-40. [Медлайн].
Бакстон А.Е., Ли К.Л., Фишер Д.Д. и др. Рандомизированное исследование профилактики внезапной смерти у пациентов с ишемической болезнью сердца.Исследователи многоцентрового исследования неустойчивой тахикардии (MUSTT). N Engl J Med . 1999 16 декабря. 341 (25): 1882-90. [Медлайн].
Бакстон А.Е., Ли К.Л., Хафли Г.Е. и др. Связь фракции выброса и индуцибельной желудочковой тахикардии со способом смерти у пациентов с ишемической болезнью сердца: анализ пациентов, включенных в многоцентровое исследование неустойчивой тахикардии. Тираж . 2002, 5 ноября. 106 (19): 2466-72. [Медлайн].
Фишер Дж. Д., Бакстон А. Е., Ли К. Л. и др.Обозначение и распределение событий в многоцентровом исследовании неустойчивой тахикардии (MUSTT). Ам Дж. Кардиол . 2007 г. 1. 100 (1): 76-83. [Медлайн].
Moss AJ, Zareba W, Hall WJ. Профилактическая имплантация дефибриллятора пациентам с инфарктом миокарда и сниженной фракцией выброса (MADIT II). N Engl J Med . 2002 21 марта. 346 (12): 877-83. [Медлайн].
Zwanziger J, Hall WJ, Dick AW, et al. Экономическая эффективность имплантируемых кардиовертеров-дефибрилляторов: результаты испытаний многоцентровой автоматической имплантации дефибриллятора (MADIT) -II. Джам Колл Кардиол . 6 июня 2006 г. 47 (11): 2310-8. [Медлайн]. [Полный текст].
Bristow MR, Saxon LA, Boehmer J, et al. Сердечная ресинхронизирующая терапия с имплантируемым дефибриллятором или без него при запущенной хронической сердечной недостаточности. N Engl J Med . 2004 20 мая. 350 (21): 2140-50. [Медлайн].
Барди Г. Х., Ли К. Л., Марк Д. Б. и др. Амиодарон или имплантируемый кардиовертер-дефибриллятор при застойной сердечной недостаточности. N Engl J Med .2005 20 января. 352 (3): 225-37. [Медлайн].
Adabag S, Roukoz H, Anand IS, Moss AJ. Сердечная ресинхронизирующая терапия у пациентов с минимальной сердечной недостаточностью: систематический обзор и метаанализ. Джам Колл Кардиол . 23 августа 2011 г. 58 (9): 935-41. [Медлайн].
Леви В.К., Ли К.Л., Хеллкамп А.С. и др. Увеличение выживаемости с помощью имплантируемого кардиовертера-дефибриллятора для первичной профилактики у пациентов с сердечной недостаточностью. Тираж .2009 Сентябрь 8. 120 (10): 835-42. [Медлайн]. [Полный текст].
Santangeli P, Pelargonio G, Russo AD, et al. Гендерные различия в клинических исходах и преимуществах дефибриллятора первичной профилактики у пациентов с тяжелой дисфункцией левого желудочка: систематический обзор и метаанализ. Ритм сердца . 2010 июл.7 (7): 876-82. [Медлайн].
Кадиш А., Дайер А., Дауберт Дж. П. и др. Профилактическая имплантация дефибриллятора у пациентов с неишемической дилатационной кардиомиопатией. N Engl J Med . 2004 20 мая. 350 (21): 2151-8. [Медлайн].
Bansch D, Antz M, Boczor S и др. Первичная профилактика внезапной сердечной смерти при идиопатической дилатационной кардиомиопатии: испытание кардиомиопатии (CAT). Тираж . 2002 26 марта. 105 (12): 1453-8. [Медлайн]. [Полный текст].
Bigger JT Jr. Профилактическое использование имплантированных сердечных дефибрилляторов у пациентов с высоким риском желудочковых аритмий после операции по аортокоронарному шунтированию.Исследователи, проводившие испытание патчей для шунтирования коронарной артерии (АКШ). N Engl J Med . 1997, 27 ноября. 337 (22): 1569-75. [Медлайн]. [Полный текст].
Hohnloser SH, Kuck KH, Dorian P et al. Профилактическое использование имплантируемого кардиовертера-дефибриллятора после острого инфаркта миокарда. N Engl J Med . 2004, 9 декабря. 351 (24): 2481-8. [Медлайн].
Strickberger SA, Hummel JD, Bartlett TG, et al. Амиодарон в сравнении с имплантируемым кардиовертер-дефибриллятором: рандомизированное исследование у пациентов с неишемической дилатационной кардиомиопатией и бессимптомной неустойчивой желудочковой тахикардией — AMIOVIRT. Джам Колл Кардиол . 2003 21 мая. 41 (10): 1707-12. [Медлайн].
Баршешет А., Мосс А.Дж., Эльдар М. и др. Зависимые от времени преимущества профилактической сердечной ресинхронизирующей терапии после инфаркта миокарда. Eur Heart J . 2011 июл.32 (13): 1614-21. [Медлайн].
Pouleur AC, Barkoudah E, Uno H, et al. Патогенез внезапной неожиданной смерти в клиническом исследовании пациентов с инфарктом миокарда и дисфункцией левого желудочка, сердечной недостаточностью или и тем, и другим. Тираж . 10 августа 2010 г. 122 (6): 597-602. [Медлайн]. [Полный текст].
Сантанджели П., Ди Биасе Л., Делло Руссо А. и др. Метаанализ: возраст и эффективность профилактических имплантируемых кардиовертеров-дефибрилляторов. Энн Интерн Мед. . 2 ноября 2010 г. 153 (9): 592-9. [Медлайн].
Healey JS, Hallstrom AP, Kuck KH, et al. Роль имплантируемого дефибриллятора среди пожилых пациентов с опасными для жизни желудочковыми аритмиями. Eur Heart J . 2007 июля 28 (14): 1746-9. [Медлайн].
Wilcox JE, Fonarow GC, Zhang Y, et al. Клиническая эффективность сердечной ресинхронизации и имплантируемого кардиовертера-дефибриллятора у мужчин и женщин с сердечной недостаточностью: данные IMPROVE HF. Циркулярная сердечная недостаточность . 2014 7 января (1): 146-53. [Медлайн]. [Полный текст].
Pokorney SD, Hellkamp AS, Yancy CW, et al. Первичная профилактика имплантируемых кардиовертеров-дефибрилляторов у пожилых пациентов из числа расовых и этнических меньшинств. Электрофизиол Circ Arrhythm . 2015 Февраль 8 (1): 145-51. [Медлайн]. [Полный текст].
Erkapic D, Sperzel J, Stiller S и др., Для исследователей INSURE. Долгосрочные преимущества имплантируемого кардиовертера / дефибриллятора после плановой замены устройства: результаты исследования INcidence free SUrvival после замены ИКД (INSURE) — проспективного многоцентрового исследования. Eur Heart J . 2013 января 34 (2): 130-7. [Медлайн].
Zareba W., Moss AJ, Daubert JP, et al.Имплантируемый кардиовертер-дефибриллятор пациентам с синдромом удлиненного интервала QT высокого риска. Дж Кардиоваск Электрофизиол . 2003 г., 14 (4): 337-41. [Медлайн].
Вискин С. Имплантируемый кардиовертер-дефибриллятор пациентам с синдромом удлиненного интервала QT высокого риска. Дж Кардиоваск Электрофизиол . 14 октября 2003 г. (10): 1130–1; ответ 1131. [Медлайн].
Goel AK, Berger S, Pelech A, et al. Имплантируемый кардиовертер-дефибриллятор у детей с синдромом удлиненного интервала QT. Педиатр Кардиол . 2004 июль-авг. 25 (4): 370-8. [Медлайн].
Monnig G, Kobe J, Loher A, et al. Имплантируемый кардиовертер-дефибриллятор у пациентов с врожденным синдромом удлиненного интервала QT: отдаленное наблюдение. Ритм сердца . 2005 Май. 2 (5): 497-504. [Медлайн].
Гольденберг И., Мэтью Дж., Мосс А.Дж. и др. Откорректированная вариабельность QT на серийных электрокардиограммах при синдроме удлиненного QT: важность максимально скорректированного QT для стратификации риска. Джам Колл Кардиол . 2006 Сен 5. 48 (5): 1047-52. [Медлайн].
Хоббс Дж. Б., Петерсон Д. Р., Мосс А. Дж. И др. Риск прерывания остановки сердца или внезапной сердечной смерти в подростковом возрасте при синдроме удлиненного интервала QT. JAMA . 2006 Сентябрь 13, 296 (10): 1249-54. [Медлайн].
Ghanbari H, Phard WS, Al-Ameri H, et al. Метаанализ безопасности и эффективности непрерывного приема варфарина по сравнению с связывающей терапией на основе гепарина во время имплантации устройств для определения сердечного ритма. Ам Дж. Кардиол . 2012 15 ноября. 110 (10): 1482-8. [Медлайн].
Bernstein AD, Daubert JC, Fletcher RD, et al. Пересмотренный общий код NASPE / BPEG для антибрадикардии, адаптивной скорости и многоузловой стимуляции. Североамериканское общество кардиостимуляции и электрофизиологии / Британская группа стимуляции и электрофизиологии. Pacing Clin Electrophysiol . 2002 25 февраля (2): 260-4. [Медлайн].
Макмаллан Дж., Валенто М., Аттари М., Венкат А. Уход за пациентом с кардиостимулятором / имплантируемым кардиовертер-дефибриллятором в отделении неотложной помощи. Am J Emerg Med . 2007 Сентябрь 25 (7): 812-22. [Медлайн].
Lampert R, Hayes DL, Annas GJ, et al. Консенсусное заявление экспертов HRS относительно управления сердечно-сосудистыми имплантируемыми электронными устройствами (CIED) у пациентов, приближающихся к концу жизни или требующих отмены терапии. Ритм сердца . 2010 июл.7 (7): 1008-26. [Медлайн].
Freeman JV, Wang Y, Curtis JP, Heidenreich PA, Hlatky MA. Объем процедуры врача и осложнения имплантации кардиовертера-дефибриллятора. Тираж . 2012 г. 3 января. 125 (1): 57-64. [Медлайн].
Услан Д.З., Глева М.Дж., Уоррен Д.К. и др. Инфекции и профилактика при замене имплантируемых сердечно-сосудистых электронных устройств: результаты из реестра REPLACE. Pacing Clin Electrophysiol . 2012 января. 35 (1): 81-7. [Медлайн].
Curtis JP, Luebbert JJ, Wang Y, et al. Ассоциация врачебной сертификации и результатов среди пациентов, получающих имплантируемый кардиовертер-дефибриллятор. JAMA . 2009 22 апреля. 301 (16): 1661-70. [Медлайн].
Fischer A, Ousdigian KT, Johnson JW, Gillberg JM, Wilkoff BL. Влияние фибрилляции предсердий с высокой частотой желудочков и программированием устройств на шоки у 106513 пациентов с ИКД и CRT-D. Ритм сердца . 2012 января, 9 (1): 24-31. [Медлайн].
Дауберт Дж. П., Зареба В., Канном Д. С. и др. Несоответствующие разряды имплантируемого кардиовертера-дефибриллятора в MADIT II: частота, механизмы, предикторы и влияние на выживаемость. Джам Колл Кардиол . 2008 8 апреля. 51 (14): 1357-65. [Медлайн].
Bhavnani SP, Coleman CI, White CM, et al. Связь между терапией статинами и уменьшением фибрилляции или трепетания предсердий и несоответствующей шоковой терапией. Europace . 2008 июл.10 (7): 854-9. [Медлайн].
Альмендраль Дж., Аррибас Ф., Вольперт С. и др. Двухкамерные дефибрилляторы снижают клинически значимые побочные эффекты по сравнению с однокамерными устройствами: результаты исследования DATAS (исследование нежелательных явлений двухкамерных и предсердных тахиаритмий). Europace . 2008 май. 10 (5): 528-35. [Медлайн].
Хаузер Р.Г., Каллинен Л.М., Альмквист А.К. и др. Ранний выход из строя высоковольтного имплантируемого кардиовертера-дефибриллятора малого диаметра. Ритм сердца . 2007 июл.4 (7): 892-6. [Медлайн]. [Полный текст].
Каллинен Л.М., Хаузер Р.Г., Ли К.В. и др. Отсутствие мониторинга импеданса для предотвращения неблагоприятных клинических событий, вызванных переломом отозванного высоковольтного имплантируемого электрода кардиовертера-дефибриллятора. Ритм сердца . 2008 июн. 5 (6): 775-9. [Медлайн].
Krahn AD, Champagne J, Healey JS, et al. Результат рекомендаций по применению имплантируемого кардиовертера-дефибриллятора Fidelis: отчет Консультативного комитета по устройствам Канадского общества сердечного ритма. Ритм сердца . 2008 май. 5 (5): 639-42. [Медлайн].
Faulknier BA, Traub DM, Aktas MK, et al. Риск отказа свинца Fidelis, зависящий от времени. Ам Дж. Кардиол .2010 г. 1. 105 (1): 95-9. [Медлайн].
Каллинен Л.М., Хаузер Р.Г., Тан С. и др. Алгоритм оповещения о целостности отведения снижает вероятность несоответствующего электрошока у пациентов с переломами проводника с функцией контроля ритма Sprint Fidelis. Ритм сердца . 2010 7 августа (8): 1048-55. [Медлайн].
Swerdlow CD, Sachanandani H, Gunderson BD, et al. Профилактика гипердиагностики переломов имплантируемого кардиовертера-дефибриллятора с помощью аппаратной диагностики. Джам Колл Кардиол .2011, 7 июня. 57 (23): 2330-9. [Медлайн].
Maytin M, Love CJ, Fischer A, et al. Многоцентровый опыт извлечения имплантируемого электрода кардиовертера-дефибриллятора Sprint Fidelis. Джам Колл Кардиол . 17 августа 2010 г. 56 (8): 646-50. [Медлайн].
Моррисон Т. Б., Фридман П. А., Каллинен Л. М. и др. Влияние имплантированного отозванного свинца Sprint Fidelis на смертность пациентов. Джам Колл Кардиол . 2011, 12 июля. 58 (3): 278-83.[Медлайн]. [Полный текст].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Преждевременное нарушение изоляции в отозванных отозванных электродах имплантируемого кардиовертера-дефибриллятора (ICD) Riata, произведенных St. Jude Medical, Inc.: сообщение по безопасности FDA [в архиве]. Доступно на http://www.fda.gov/MedicalDevices/Safety/AlertsandNotices/ucm314930.htm. 12 января 2015 г .; Доступ: 13 февраля 2017 г.
Haines DE, Wang Y, Curtis J. Модели оценки риска в реестре имплантируемого кардиовертера-дефибриллятора для острых процедурных осложнений или смерти после имплантации имплантируемого кардиовертера-дефибриллятора. Тираж . 2011, 17 мая. 123 (19): 2069-76. [Медлайн].
Такер JP, Пател М.Б., Йонгнарангсин К., Лиепа В.В., Такур РК. Электромагнитные помехи для кардиостимуляторов, вызванные портативными медиаплеерами. Ритм сердца . 2008 г., 5 (4): 538-44. [Медлайн].
Медтроник. Руководство по электромагнитной совместимости. Медтроник. Доступно на http://www.medtronic.com/rhythms/downloads/UC200602918EN.pdf.
Павия С, Вилкофф Б.Лечение хирургических осложнений, связанных с применением кардиостимулятора и имплантируемых кардиовертеров-дефибрилляторов. Curr Opin Cardiol . 2001 16 января (1): 66-71. [Медлайн].
Джонсон К. Безопасность МРТ у пациентов с подкожными дефибрилляторами. Медицинские новости Medscape. 11 марта 2014 г. Доступно по адресу http://www.medscape.com/viewarticle/821808. Доступ: 17 марта 2014 г.
Шукро С., Пухнер С.Б. Безопасность и эффективность низкополевой магнитно-резонансной томографии у пациентов с устройствами для управления сердечным ритмом. Eur J Radiol . 2019 Сентябрь 118: 96-100. [Медлайн].
Рашид С., Рапаччи С., Васеги М. и др. Улучшенная МРТ-визуализация с поздним усилением гадолиния для пациентов с имплантированными сердечными устройствами. Радиология . 2014 Январь 270 (1): 269-74. [Медлайн]. [Полный текст].
Jilek C, Tzeis S, Vrazic H, et al. Безопасность процедур скрининга с использованием ручных металлоискателей среди пациентов с имплантированными устройствами контроля сердечного ритма: поперечный анализ. Энн Интерн Мед. . 2011 г. 1. 155 (9): 587-92. [Медлайн].
PRNewswire. Boston Scientific объявляет об одобрении FDA инновационных новых дефибрилляторов и устройств для лечения сердечной недостаточности [пресс-релиз]. Boston Scientific. Доступно по адресу http://news.bostonscientific.com/2014-04-15-Boston-Scientific-Announces-FDA-Approval-Of-Innovative-New-Defibrillators-And-Heart-Failure-Devices. 15 апреля 2014 г .; Доступ: 27 апреля 2014 г.
Барди Г. Х., Смит В. М., Худ М. А. и др.Имплантируемый полностью подкожный кардиовертер-дефибриллятор. N Engl J Med . 2010 г., 1. 363 (1): 36-44. [Медлайн]. [Полный текст].
Бакстон А.Е., Ли К.Л., ДиКарло Л. и др. Электрофизиологическое исследование для выявления пациентов с ишемической болезнью сердца, подверженных риску внезапной смерти. Исследователи многоцентровых исследований неустойчивой тахикардии. N Engl J Med . 2000, 29 июня. 342 (26): 1937-45. [Медлайн].
[Рекомендации] Gregoratos G, Abrams J, Epstein AE, et al.Обновление рекомендаций ACC / AHA / NASPE 2002 года по имплантации кардиостимуляторов и антиаритмических устройств: итоговая статья: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет ACC / AHA / NASPE). Тираж . 2002 15 октября. 106 (16): 2145-61. [Медлайн]. [Полный текст].
[Рекомендации] Gregoratos G, Cheitlin MD, Conill A, et al. Рекомендации ACC / AHA по имплантации кардиостимуляторов и антиаритмических устройств: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по имплантации кардиостимуляторов). Джам Колл Кардиол . 1998, 31 апреля (5): 1175-209. [Медлайн].
Мировски М. Автоматический имплантируемый кардиовертер-дефибриллятор: обзор. Джам Колл Кардиол . 1985 6 августа (2): 461-6. [Медлайн].
Myerburg RJ. Имплантируемые кардиовертеры-дефибрилляторы после инфаркта миокарда. N Engl J Med . 2008 20 ноября. 359 (21): 2245-53. [Медлайн].
Scott PA, Silberbauer J, McDonagh TA, Murgatroyd FD.Влияние продленного времени обнаружения аритмии имплантируемого кардиовертера-дефибриллятора на исходы: метаанализ. Ритм сердца . 2014 май. 11 (5): 828-35. [Медлайн].
Стайлз С. Прекращение несоответствующих разрядов ИКД: подтверждена стратегия длительного выявления аритмии. Heartwire от Medscape. 21 февраля 2014 г. Доступно по адресу http://www.medscape.com/viewarticle/820918. Доступ: 17 марта 2014 г.
Винкль Р.А., Мид Р.Х., Рудер М.А. и др.Долгосрочный результат с автоматическим имплантируемым кардиовертер-дефибриллятором. Джам Колл Кардиол . 1989 Май. 13 (6): 1353-61. [Медлайн]. [Полный текст].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. FDA одобрило первый безвыводный кардиостимулятор для лечения нарушений сердечного ритма [пресс-релиз]. 6 апреля 2016 г. Доступно по адресу http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm494417.htm. Дата обращения: 2 июня 2016 г.
Маэда Р., Минами Ю., Харуки С. и др.Имплантируемый кардиовертер-дефибриллятор и стратификация риска внезапной смерти у пациентов с гипертрофической кардиомиопатией с обструкцией среднего желудочка: опыт одного центра. Инт Дж. Кардиол . 2016 1. 214: 419-22. [Медлайн].
Migliore F, Silvano M, Zorzi A, et al. Имплантируемый кардиовертер-дефибриллятор для молодых пациентов с кардиомиопатиями и каннелопатиями: опыт единого итальянского центра. Дж. Кардиоваск Мед (Хагерстаун) .2016 июл.17 (7): 485-93. [Медлайн].
Хикаге Т., Нодзима Т., Фудзимото Х. Активное имплантируемое медицинское устройство Оценка электромагнитных помех для беспроводной передачи энергии, работающей в НЧ и ВЧ диапазонах. Физическая биология . 2016 21 июня. 61 (12): 4522-36. [Медлайн].
Hayashi Y, Takagi M, Kakihara J, et al. Безопасность и эффективность программирования ИКБ с высокой частотой отсечки и длинным интервалом обнаружения у пациентов с вторичной профилактикой. Сердечные сосуды .2017 Февраль 32 (2): 175-85. [Медлайн].
Maurizi N, Tanini I, Olivotto I, et al. Эффективность подкожного имплантируемого кардиовертера-дефибриллятора у пациентов с гипертрофической кардиомиопатией. Инт Дж. Кардиол . 2017 15 марта. 231: 115-9. [Медлайн].
Юнес А., Аль-Кинди С. Г., Аладжаджи В., Маккол Дж. А., Оливейра Г. Х. Наличие имплантируемых кардиовертеров-дефибрилляторов и смертность пациентов, находящихся в списке ожидания, которым оказываются вспомогательные устройства для левого желудочка в качестве моста к трансплантации сердца. Инт Дж. Кардиол . 2017 15 марта. 231: 211-5. [Медлайн].
Giammaria M, Cerrato E, Imazio M, Curnis A. Активные имплантированные кардиологические устройства и магнитный резонанс: результаты опроса кардиологов Пьемонта. Дж. Кардиоваск Мед (Хагерстаун) . 2017 марта 18 (3): 185-95. [Медлайн].
Ip JE, Wu MS, Kennel PJ, et al. Право пациентов с кардиостимуляторами на подкожные имплантируемые дефибрилляторы кардиовертера. Дж Кардиоваск Электрофизиол .2017 май. 28 (5): 544-8. [Медлайн].
Фарид Т.А., Омер М.А., Гош К. и др. Стабильность показателей кардиостимуляции и необходимость кардиостимуляции у пациентов с трансплантатом сердца в течение 1 года наблюдения. J Интервальная карта Электрофизиол . 2017 июн 49 (1): 27-32. [Медлайн].
Padmanabhan D, Kella DK, Deshmukh AJ, et al. Безопасность торакальной магнитно-резонансной томографии для пациентов с кардиостимуляторами и дефибрилляторами. Ритм сердца . 2019 29 мая.[Медлайн].
Кардиостимулятор
или ИКД: что мне нужно?
Возможно, вы слышали о двух маленьких устройствах, которые врачи используют для лечения сердечных заболеваний: кардиостимуляторы и ИКД (имплантируемые кардиовертер-дефибрилляторы).
Они используют их, когда у вас есть проблема с сердцем, называемая аритмией. Когда он у вас есть, ваше сердце может биться слишком медленно, слишком быстро или с нерегулярным ритмом, в зависимости от того, какой у вас тип.
Хотя оба устройства работают, чтобы помочь вашему сердцу лучше биться, эти два устройства не совсем то же самое.Узнайте о том, что каждый из них делает, как они работают и когда каждый из них будет использоваться.
Что такое кардиостимулятор?
Это небольшое устройство, которое помещается под кожу в верхней части груди. В кардиостимуляторе есть компьютер, который определяет, когда ваше сердце бьется с неправильной скоростью или не в ритме.
Когда это происходит, он посылает электрические импульсы, чтобы ваше сердце оставалось в стабильном ритме и частоте.
Зачем он вам нужен?
Вам может понадобиться кардиостимулятор, если:
- Ваше сердце бьется слишком медленно или неравномерно и другие методы лечения не помогли.
- Вы прошли процедуру абляции. Это сжигает крошечные области вашего сердца, которые вызывают аномальные электрические импульсы. Иногда врач разрушает часть вашего сердца, называемую АВ-узлом. Здесь электрические сигналы проходят от предсердий к желудочкам. После этой процедуры вам понадобится кардиостимулятор, чтобы регулировать сердечный ритм.
- Вы принимаете определенные сердечные лекарства. Бета-адреноблокаторы и некоторые другие сердечные препараты могут замедлять сердцебиение.Для ускорения ритма вам может понадобиться кардиостимулятор.
Как имплантируется кардиостимулятор?
Перед операцией вам, возможно, потребуется принять антибиотик — лекарство, убивающее бактерии. Ваш врач может попросить вас прекратить прием некоторых других лекарств, например антикоагулянтов. Вам нужно будет прекратить есть примерно за 8 часов до операции.
Тебе сделают операцию в больнице. Вы получите лекарство, которое расслабит вас и предотвратит боль.
Продолжение
Врач проведет провода кардиостимулятора (называемые «проводами») через кровеносный сосуд в ваше сердце.Затем они сделают небольшой разрез на груди. Они вставят кардиостимулятор прямо под ключицу. Он содержит небольшой компьютер и аккумулятор.
Обычно он идет на той стороне, которой вы не пользуетесь большую часть времени. Если вы правша, он будет слева от вас.
Отведения подключат кардиостимулятор к сердцу. Электрические сигналы будут проходить по проводам. Эти сигналы будут регулировать вашу частоту сердечных сокращений, если она станет слишком медленной или слишком быстрой. Ваш врач проверит устройство, чтобы убедиться, что оно работает.
Риски кардиостимуляционной хирургии
Любая операция может вызвать осложнения. После операции на кардиостимуляторе у вас могут появиться кровотечения и синяки. Другие возможные проблемы включают:
Что происходит потом?
Вы можете остаться в больнице на ночь, чтобы убедиться, что кардиостимулятор работает. В течение нескольких дней после этого у вас может появиться некоторая боль и припухлость в том месте, куда вы его поместили.
Продолжение
Большинство людей могут вернуться к своему обычному распорядку дня в течение нескольких дней после установки кардиостимулятора.Возможно, вам придется всю оставшуюся жизнь не поднимать что-либо тяжелое и не заниматься контактными видами спорта, которые могут его повредить. Поговорите со своим врачом о том, сколько вы можете сделать.
Ваш врач будет проверять ваш кардиостимулятор каждые 6 месяцев. Во время осмотра они убедятся:
- Аккумулятор работает
- Провода все еще на месте
- Кардиостимулятор поддерживает ритм вашего сердца
Батарейки необходимо менять каждые 5-15 лет. Вам предстоит небольшая операция по их замене.
Продолжение
Будьте осторожны с устройствами, которые имеют сильные магнитные поля. Они могут испортить сигнал кардиостимулятора. Ограничьте, как долго вы находитесь рядом с ними, и постарайтесь не подходить слишком близко. Вот некоторые из этих устройств:
- Мобильные телефоны и MP3-плееры
- Электрические генераторы
- Высоковольтные провода
- Металлодетекторы
- Микроволновые печи
Некоторые медицинские процедуры также могут повлиять на работу кардиостимулятора. Если ваш врач хочет, чтобы вам сделали МРТ или ударно-волновую терапию, например, для камней в почках, убедитесь, что они знают, что у вас есть кардиостимулятор и какой у вас он.Эту информацию можно записать на карту, которую вы носите с собой.
Что такое ИКД?
Имплантируемый кардиовертер-дефибриллятор или ИКД, как и кардиостимулятор, представляет собой устройство, помещаемое под вашу кожу. Он также содержит компьютер, который отслеживает вашу частоту сердечных сокращений и ритм.
Основное отличие состоит в том, что если ваше сердце бьется слишком быстро или сильно не в ритме, ИКД посылает разряд, чтобы вернуть его в ритм. Некоторые также действуют как кардиостимуляторы. Они посылают сигнал, когда ваш пульс становится слишком медленным.
Зачем вам нужен ИКД?
Вам может потребоваться ИКД, если ритм нижних камер вашего сердца, называемых желудочками, опасно ненормален.
Он также может понадобиться, если у вас случился сердечный приступ или остановка сердца, когда ваше сердце перестает работать. ИКД может спасти вашу жизнь, если нарушение сердечного ритма станет опасным для жизни.
Как это имплантируется?
Возможно, вам придется принять антибиотик перед операцией. Кроме того, ваш врач может попросить вас прекратить прием определенных лекарств, таких как антикоагулянты.Вам придется прекратить есть и пить примерно за 8 часов до операции.
Продолжение
Вы получите лекарство, которое расслабит вас и избавит от боли. Кроме того, вам могут дать что-нибудь, чтобы вы не проснулись во время операции.
Врач вставит провода ИКД в вену и продет их в ваше сердце. Они поместят устройство в вашу грудь через небольшой разрез. Они проверит ICD, чтобы убедиться, что он работает.
Риски операции по ИКД
Возможно, у вас кровотечение или синяк.Другие возможные проблемы, связанные с операцией ИКД, включают:
- Сгустки крови
- Повреждение кровеносного сосуда, нервов или сердца
- Инфекция
- Проколотое или коллапс легкого
После установки ИКД оно может шокировать ваше сердце. если бьется слишком быстро. Шок может быть сильным. Когда это произойдет, у вас может начаться головокружение или обморок.
Иногда бывает шок, когда он вам не нужен. Если это произойдет, ваш врач может перепрограммировать ваше устройство, чтобы оно не подействовало на вас в неподходящее время.
Что будет потом?
Вы пробудете в больнице 1-2 дня. Вы не сможете поднять локоть сбоку от ИКД в течение 4 недель после его имплантации. Ваш врач скажет вам, как скоро вы сможете вернуться к своей обычной деятельности. Вам следует избегать тяжелой атлетики и контактных видов спорта, которые могут повредить ICD.
Ваш врач будет проверять ваш ИКД каждые 3 месяца, чтобы убедиться, что он работает. Держитесь подальше от магнитных полей, которые могут помешать работе вашего ICD.К ним относятся:
- Мотоциклетные двигатели
- Электростанции
- Цепные пилы
- Мобильные телефоны (поднесите к уху напротив ICD)
- Безопасность в аэропорту
Жизнь с кардиостимулятором или ICD
Ваш кардиостимулятор или ICD поможет держи свое сердце в ритме. Вы должны быть в состоянии выполнять большую часть своей обычной деятельности, включая упражнения.
Следуйте инструкциям врача и посещайте все последующие визиты, чтобы убедиться, что вы используете свое устройство максимально эффективно.
Типы кардиостимуляторов | Стэнфордское здравоохранение
Тип кардиостимулятора, который вам может понадобиться, зависит от ваших симптомов и конкретного сердечного заболевания. После диагностической оценки мы обсудим с вами наши рекомендации по выбору кардиостимулятора, подходящего для ваших нужд.
Однокамерный кардиостимулятор
Этот тип кардиостимулятора имеет один вывод, который соединяет генератор импульсов с одной камерой вашего сердца.
Для большинства людей мы используем однокамерный кардиостимулятор для управления кардиостимуляцией путем подсоединения электрода к правому желудочку (нижняя камера сердца).В зависимости от ваших симптомов и типа необходимой вам стимуляции, мы подключаем электрод к вашему правому предсердию (верхней камере сердца), чтобы стимулировать стимуляцию в этой камере.
Двухкамерный кардиостимулятор
С помощью двух отведений это устройство подключается к обеим камерам на правой стороне сердца, правому предсердию и правому желудочку. Врач программирует двухкамерный кардиостимулятор на регулировку темпа сокращений обеих камер.
Этот кардиостимулятор помогает двум камерам работать вместе, сокращаясь и расслабляясь в правильном ритме.Сокращения позволяют крови правильно течь из правого предсердия в правый желудочек.
В зависимости от потребностей вашего сердца в кардиостимуляции вам может подойти двухкамерное устройство.
Бивентрикулярный кардиостимулятор
Этот кардиостимулятор, также известный как устройство для сердечной ресинхронизирующей терапии (CRT), имеет три вывода, подключенных к правому предсердию и обоим желудочкам. Мы используем бивентрикулярный кардиостимулятор для лечения людей с аритмией, вызванной сердечной недостаточностью на поздней стадии.
У многих людей с сердечной недостаточностью левый и правый желудочки не работают одновременно. Наши врачи программируют бивентрикулярный кардиостимулятор на координацию сокращений желудочков, чтобы они работали вместе.
Координация сокращений желудочков помогает сердцу более эффективно перекачивать кровь и может облегчить симптомы сердечной недостаточности. Это лечение известно как сердечная ресинхронизирующая терапия, потому что оно повторно синхронизирует насосное действие желудочков.
.

 Коннекторный блок служит для соединения электродов и кардиостимулятора.
Коннекторный блок служит для соединения электродов и кардиостимулятора.
 д.
д.