Флебит у новорожденного: лечение, причины возникновения
Нарушения кровеносной системы встречаются не только у взрослых, но и у детей. Флебит у новорожденных представляет собой воспалительные процессы вен и предлежащих к ним тканей. У младенцев заболевание чаще всего локализуется на нижних конечностях и в области пупочной вены. Из-за такого состояния кровеносных сосудов нарушается кровообращение важных систем организма.
Причины возникновения
После всех проведенных инъекций и прививок, необходимо внимательно осматривать кожные покровы младенца, чтобы не пропустить развития флебита, и не допустить его развития.
Внешние и внутренние сосуды новорожденного поражаются по таким причинам:
- Травма сосудов после инъекции или катетера. Поражают непосредственно вены, как правило, со внутренней стороны. Такой вид флебита называют — эндофлебит.
- Неправильная гигиена пупочной ранки или осложнение после грыжи. В этом случае возникает перифлебит.
 Воспаляются не сами вены, а ткани, находящиеся рядом. Как следствие, вена теряет целостность с внешней стороны.
Воспаляются не сами вены, а ткани, находящиеся рядом. Как следствие, вена теряет целостность с внешней стороны. - Если вена поражается с обеих сторон, и истончаются стенки сосудов — развивается панфлебит.
Симптомы флебита у новорожденных
Для своевременного распознания болезни маме обязательно следует обратить внимание на следующие признаки:
- беспокойство малыша,
- повышение общей температуры тела,
- местная гипертермия (в местах поверхностных сосудов),
- покраснение или синюшность кожи,
- красные полосы на теле, повторяющие очертание сосудов,
- рвота и желтуха (при гнойной форме).
Диагностика
Подтверждение диагноза у новорожденных происходит с помощью аппаратных методов диагностики. Состояние сосудов и схему циркуляции крови по ним врач-флеболог получает благодаря ультразвукового исследования. Для диагностики труднодоступных капилляров и вен, проводят дуплексное сканирование сосудов. Этот метод сочетает в себе обычное УЗИ и доплеровское исследование.
Этот метод сочетает в себе обычное УЗИ и доплеровское исследование.
Лечение флебита у новорожденных
Домашние лечение флебита возможно только на начальных стадиях, острая форма лечится строго в стационаре. На первом этапе терапия направлена на снятие основных симптомов. После купирования боли и отеков приступают к консервативному лечению. Оно включает в себя ношение компрессионных колготок или чулок. Можно заменить повязкой из эластичного бинта. Для медикаментозного лечения детям назначают такие препараты:
- противовоспалительные,
- для снятия отеков,
- укрепляющие вены,
- способствующие разжижению крови,
- при тяжелом течении — антибиотики.
Осложнения
У новорожденных детей существуют риски осложнения флебита. Вовремя не оказанные меры против воспаления вен, могут привести к образованию тромбов. К флебиту также часто присоединяются инфекции, которые грозят прогрессированием абсцесса. Возможно развитие сепсиса, инфицирование органов.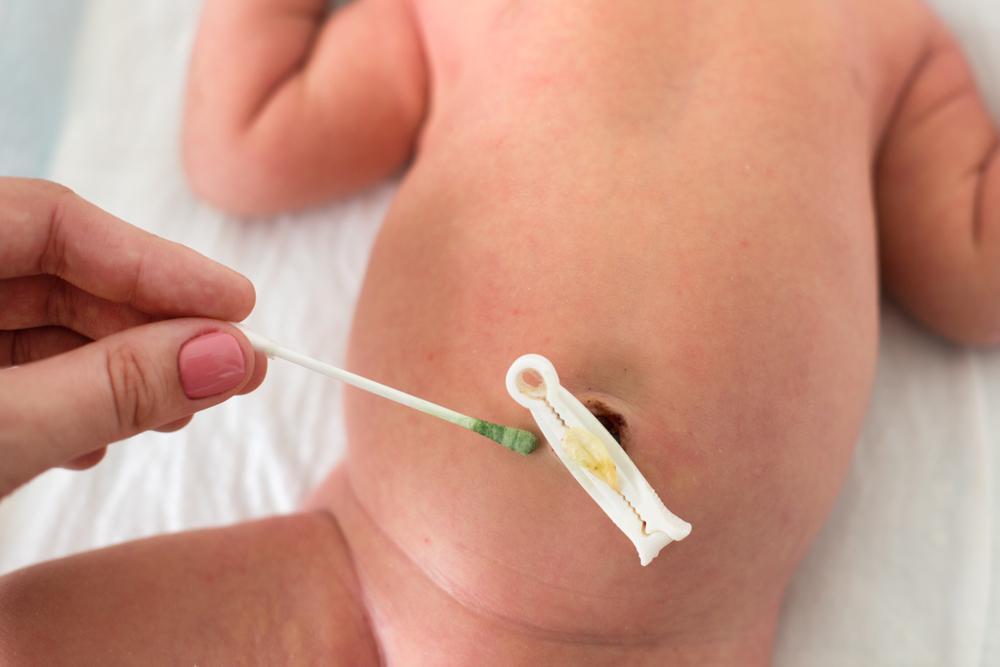 Опасность представляет возможность язвенной болезни и воспаления половых органов.
Опасность представляет возможность язвенной болезни и воспаления половых органов.
Своевременное диагностирование и лечение заболевания исключает все риски возможных осложнений
Как предупредить?
Профилактика флебита у новорожденных не многообразна, учитывая возраст пациента. Маме необходимо ограничить механическое повреждение вен младенца (катетер, капельница, шприц), стараться не допустить укусов насекомых, вовремя диагностировать и лечить все инфекционные процессы в организме ребенка. Нужно соблюдать гигиену пупочной ранки, правильно обрабатывать ее антисептиком, чтоб защитить ребенка от воспаления. Если была проведена операция по удалению пупочной грыжи, необходимо соблюдать все рекомендации врача по уходу пупочной области в послеоперационный период.
Тромбоз нижней полой и воротной вены у новорожденных Текст научной статьи по специальности «Клиническая медицина»
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
© Кирилочев ОК. , 2014
, 2014
О.К. Кирилочев
ТРОМБОЗ НИЖНЕИ ПОЛОЙ И ВОРОТНОЙ ВЕНЫ У НОВОРОЖДЕННЫХ
ГБОУ ВПО «Астраханская государственная медицинская академия» МЗ РФ, г. Астрахань, РФ
В статье представлены результаты комплексного клинического и лабораторного обследования 6 новорожденных с тромбозом нижней полой и воротной вены. Изучены причины, выявлены клинические симптомы и ультразвуковые признаки заболевания. Ключевые слова: новорожденные, тромбоз нижней полой и воротной вены.
The article presents the results of clinical and laboratory examination of 6 newborns with thrombosis of the vena cava inferior and the vena porta. The reasons of the disease are studied, clinical features and ultrasound signs are identified. Key words: infants, thrombosis of the vena cava inferior and the vena porta.
Тромбозы у детей по сравнению со взрослыми пациентами встречаются редко, но их число возрастает в перинатальном периоде [1]. По некоторым данным, на каждые 10 000 поступлений в отделения интенсивной терапии новорожденных приходится 24 случая неона-тального тромбоза [2]. Большинство тромбозов у детей связано с применением катетеров, при этом расстройства коагуляции варьируют от бессимптомных тромбов до летальных исходов [3]. Причины относительно большой частоты тромбозов у новорожденных связаны с особенностями свертывающей системы. Наиболее интересной особенностью является недостаточность некоторых компонентов свертывающей системы в сочетании с парадоксальным усилением функции гемостаза, которая определяется в тестах на свертывание цельной крови. Одновременно с этими обстоятельствами большое значение в возникновении тромбозов отводится медицинским вмешательствам, в частности использованию постоянных сосудистых катетеров. Именно с ними в настоящее время связана значительная доля тромбов у новорожденных [4].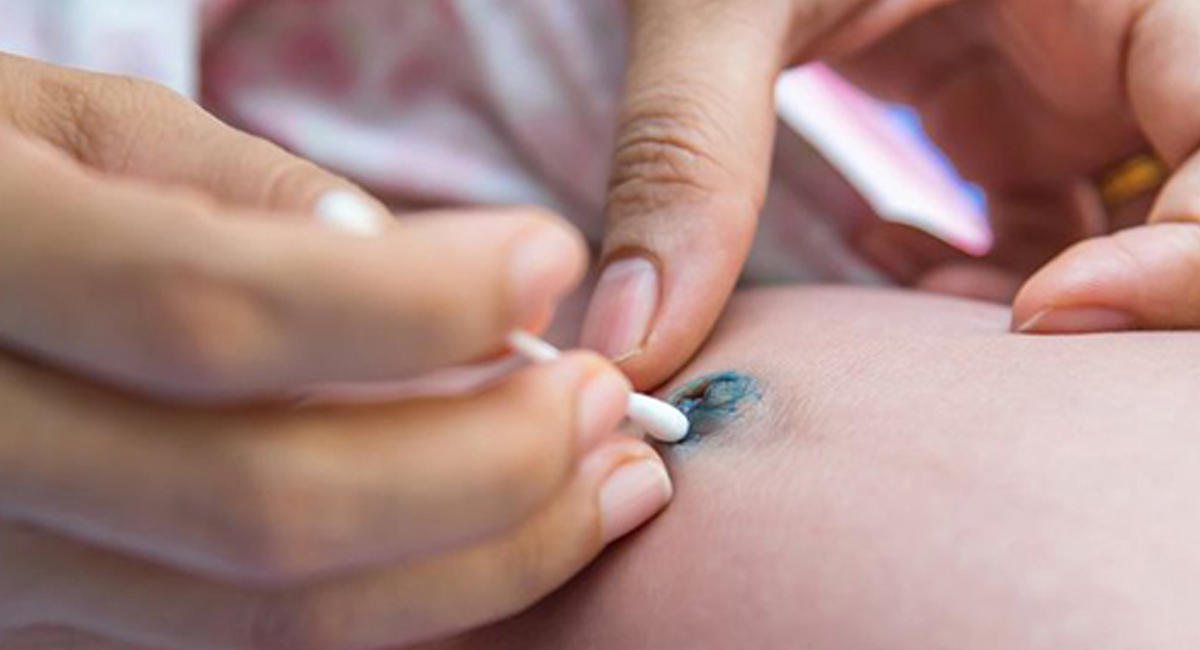 В неонатоло-гической практике применяют катетеры пупочной вены и артерии, центральные венозные катетеры, транскутанные венозные линии через периферические вены. При этом фибриновые нити на конце катетера или на его внутренней поверхности могут служить местом для скопления бактерий, грибов, что способствует возник-
В неонатоло-гической практике применяют катетеры пупочной вены и артерии, центральные венозные катетеры, транскутанные венозные линии через периферические вены. При этом фибриновые нити на конце катетера или на его внутренней поверхности могут служить местом для скопления бактерий, грибов, что способствует возник-
новению неонатального сепсиса [5]. Развитию тромбоза, обусловленного катетеризацией вен, способствуют многие факторы: наследственная тромбофилия, осложнения интенсивной терапии, малый размер сосуда, повреждение эндотелия, нарушенный ток крови, состав катетера, его назначение и величина, продолжительность катетеризации и состав инфузионной среды. В настоящее время нет достаточного количества достоверных данных, указывающих на ведущую роль в возникновении тромбоза того или иного фактора, в т.ч. материала катетера и его местоположения [6].
Известно, что печень является уникальным органом, имеющим двойное кровоснабжение. К печени по печеночной артерии и воротной вене поступает 20% объема сердечного выброса. Печеночная артерия обеспечивает 30% афферентного кровотока, но доставляет органу более 50% кислорода. Воротная вена собирает кровь с нижней половины туловища и не имеет клапанов, обеспечивает 70-80% общего печеночного кровотока и доставляет немногим менее 50% необходимого кислорода. В воротах печени воротная вена и печеночная артерия разветвляются в соответствии с анатомическим строением печени, осуществляя кровоснабжение 8 сегментов печени. Пупочная вена, следуя в составе пупочного канатика (пуповины) плода, входит через пупочное кольцо в брюшную полость, направляется к печени и входит в толщу печени.
К печени по печеночной артерии и воротной вене поступает 20% объема сердечного выброса. Печеночная артерия обеспечивает 30% афферентного кровотока, но доставляет органу более 50% кислорода. Воротная вена собирает кровь с нижней половины туловища и не имеет клапанов, обеспечивает 70-80% общего печеночного кровотока и доставляет немногим менее 50% необходимого кислорода. В воротах печени воротная вена и печеночная артерия разветвляются в соответствии с анатомическим строением печени, осуществляя кровоснабжение 8 сегментов печени. Пупочная вена, следуя в составе пупочного канатика (пуповины) плода, входит через пупочное кольцо в брюшную полость, направляется к печени и входит в толщу печени.
Контактная информация:
Кирилочев Олег Константинович — д.м.н., доц., зав. каф. неонатологии с курсом общего ухода за детьми ГБОУ ВПО «Астраханская государственная медицинская академия» МЗ РФ Адрес: Россия, 414000 г. Астрахань, ул. Бакинская, 121 Тел.: (960) 855-89-26, E-mail: [email protected] Статья поступила 23.04.14, принята к печати 24.09.14.
Астрахань, ул. Бакинская, 121 Тел.: (960) 855-89-26, E-mail: [email protected] Статья поступила 23.04.14, принята к печати 24.09.14.
В паренхиме печени пупочная вена соединяется с сосудами печени и под названием венозного протока вместе с печеночными венами приносит кровь в нижнюю полую вену. Венозный проток является непосредственным продолжением пупочной вены или берет начало от левой ветви воротной вены. В первом случае он обычно впадает в нижнюю полую вену, во втором — в задне-верхнюю печеночную вену [7]. Отток крови осуществляется через правую, левую и среднюю печеночные вены, которые впадают в нижнюю полую вену. Кровь из хвостатой доли по дорсальным печеночным венам оттекает непосредственно в нижнюю полую вену. Если окклюзия происходит ниже уровня этих вен, они остаются свободно проходимыми, в то время как основные печеночные вены тромбируются. Существует несколько типов обструкции по локализации: обструкция нижней полой вены и вторичная обструкция печеночной вены, обструкция крупных печеночных вен, обструкция мелких вен печени.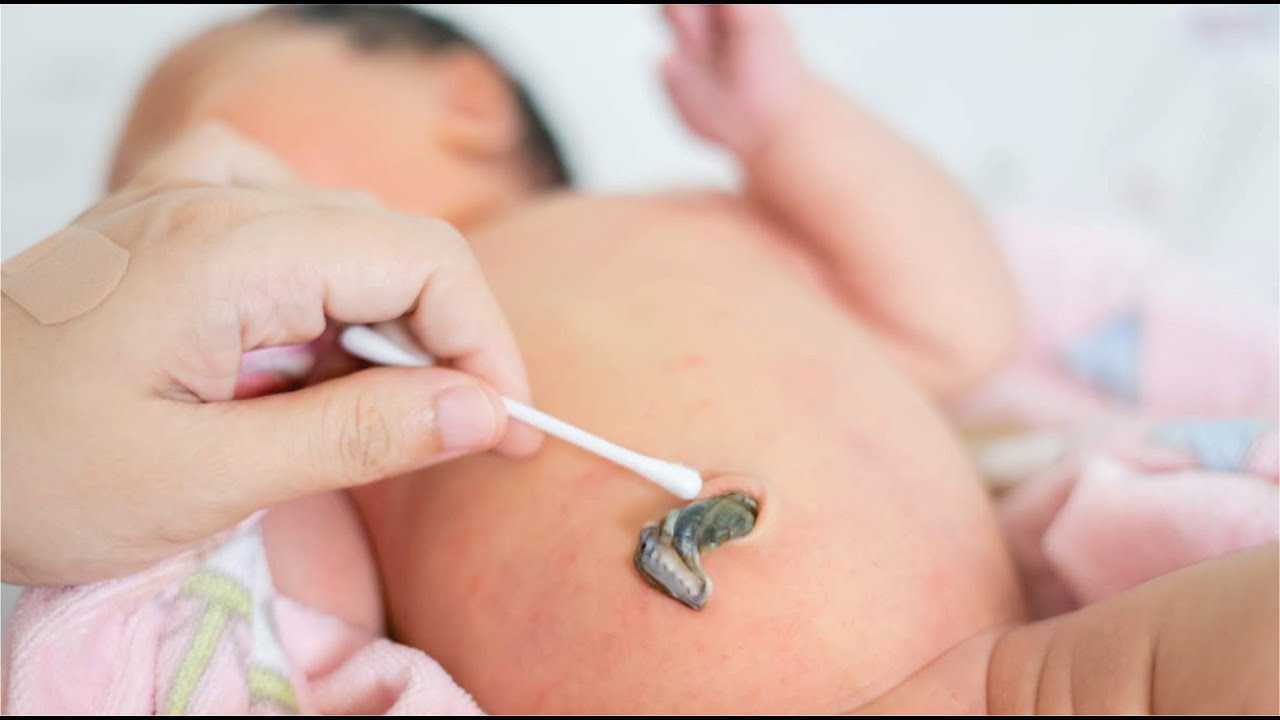 Синдром Бадда-Киари — это обструкция (тромбоз) печеночных вен, которая наблюдается на уровне их впадения в нижнюю полую вену и приводит к нарушению оттока крови из печени. При синдроме Бадда-Киари венозная обструкция, способствуя нарастанию давления в синусоидальных пространствах, приводит к нарушению венозного кровотока в системе портальной вены, асциту и морфологическим изменениям в ткани печени [8]. У пациентов с синдромом Бадда-Киари появляются признаки венозного застоя, от выраженности которого зависит степень нарушения функции печени. Повышение давления в синусоидальных пространствах может привести к гепатоцеллюлярному некрозу. Хвостатая доля печени гипертрофируется, чтобы компенсировать уменьшение функциональной паренхимы печени. Гипертрофия может быть значительной и давать характерные ультразвуковые признаки у новорожденных в виде увеличение 1 сегмента более 0,33 [9]. Этим объясняется компенсаторная гипертрофия хвостатой доли печени при синдроме Бадда-Киари. В отношении пациентов периода новорожденности литературных сведений об этом синдроме крайне мало, имеется лишь упоминание о возможном его развитии в результате катетеризации нижней полой вены [10].
Синдром Бадда-Киари — это обструкция (тромбоз) печеночных вен, которая наблюдается на уровне их впадения в нижнюю полую вену и приводит к нарушению оттока крови из печени. При синдроме Бадда-Киари венозная обструкция, способствуя нарастанию давления в синусоидальных пространствах, приводит к нарушению венозного кровотока в системе портальной вены, асциту и морфологическим изменениям в ткани печени [8]. У пациентов с синдромом Бадда-Киари появляются признаки венозного застоя, от выраженности которого зависит степень нарушения функции печени. Повышение давления в синусоидальных пространствах может привести к гепатоцеллюлярному некрозу. Хвостатая доля печени гипертрофируется, чтобы компенсировать уменьшение функциональной паренхимы печени. Гипертрофия может быть значительной и давать характерные ультразвуковые признаки у новорожденных в виде увеличение 1 сегмента более 0,33 [9]. Этим объясняется компенсаторная гипертрофия хвостатой доли печени при синдроме Бадда-Киари. В отношении пациентов периода новорожденности литературных сведений об этом синдроме крайне мало, имеется лишь упоминание о возможном его развитии в результате катетеризации нижней полой вены [10].
Цель исследования — изучить причины, клинические проявления тромбоза нижней полой и воротной вены у новорожденных.
Материалы и методы исследования
Под наблюдением находились 6 новорожденных с тромбозом нижней полой и воротной вены. Из 6 пациентов один ребенок был доношенным, 5 — недоношенными. Средняя масса тела была 1450±140 г, средний гестационный возраст -32±3 недели.
У всех 6 новорожденных с тромбозом нижней полой и воротной вены основной нозо-
логической единицей был пупочный сепсис. В 3 случаях сепсис возник в результате катетеризации пупочной вены. Еще у 3 новорожденных входными воротами при сепсисе была пупочная ранка, но инфицирование не было связано с катетеризацией пупочной вены, а носило характер раневой инфекции на фоне омфалита.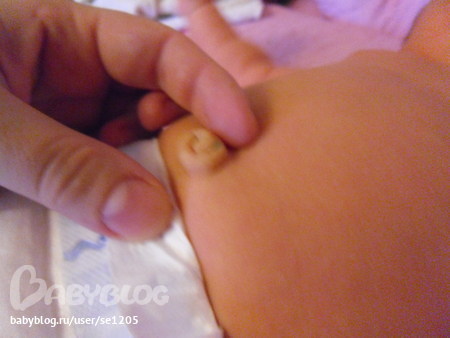 Этиология пупочного сепсиса была следующей: золотистый стафилококк (1), эпидермальный стафилококк (1), клебсиелла (1), синегнойная палочка (1), неуточненная этиология (2).
Этиология пупочного сепсиса была следующей: золотистый стафилококк (1), эпидермальный стафилококк (1), клебсиелла (1), синегнойная палочка (1), неуточненная этиология (2).
Особенностью распространения бактериального агента у всех новорожденных независимо от этиологии заболевания было следующим. Первичный очаг инфекции сначала локализовался в пупочной ранке и пупочной вене в виде омфалита и тромбофлебита, затем из пупочной области в результате движения абдоминальной мускулатуры (из-за отсутствия кровотока в пупочной вене) смещался в нижнюю полую вену и область ворот печени. В дальнейшем возникал флебит нижней полой вены, и инфекция распространялась на внутрипеченочные сосуды, а затем на паренхиму печени. Как было указано выше, вариант отхождения венозного протока от левой ветви воротной вены [7] способствует тромбозу не только нижней полой вены, но и воротной вены, с развитием портального (парциального) тромбоза.
Результаты и их обсуждение
У всех 6 новорожденных клиническая симптоматика тромбоза нижней полой и воротной вены была следующей: вздутие живота, расширение подкожных вен передней брюшной стенки, гепатомегалия в сочетании с имеющимся омфалитом, флебитом пупочной вены, пупочным сепсисом. Эти симптомы являлись своего рода проявлением внепеченочной формы портальной гипертензии с локализацией препятствия в виде тромбофлебита нижней полой вены или синдрома Бадда-Киари.
Эти симптомы являлись своего рода проявлением внепеченочной формы портальной гипертензии с локализацией препятствия в виде тромбофлебита нижней полой вены или синдрома Бадда-Киари.
Ультразвуковое исследование печени было проведено 4 пациентам. У всех были выявлены изменения в паренхиме печени и сосудистой системе: гиперэхогенность, повышение эхоплот-ности паренхимы и усиление сосудистого рисунка за счет мелких ветвей воротной вены. В 2 случаях отмечено увеличение хвостатой доли печени. Диаметр нижней полой и воротной вены был в норме.
Согласно литературным данным одним из ультразвуковых признаков портального тромбоза у новорожденных является заполнение просвета сосуда содержимым средней эхогенности [11]. Однако этот ультразвуковой признак у наблюдаемых нами пациентов не встречался.
Представляют интерес особенности клинического течения этого варианта пупочного сепсиса. При попадании возбудителя в печень из пупочной области наряду с остро возникшей портальной гипертензией обязательным компо-
При попадании возбудителя в печень из пупочной области наряду с остро возникшей портальной гипертензией обязательным компо-
нентом было возникновение септического гепатита. У всех новорожденных отмечалась печеночная недостаточность, которая протекала с нарушением основных парциальных функций печени: экскреторной, белково-синтетической, водно-электролитной, коагулопатией потребления. Клиническая симптоматика при этом сопровождалась желтухой с зеленоватым оттенком, гепатомегалией, нарушением водно-электролитного баланса, геморрагическим синдромом. На основании разработанных нами клинико-диагностических критериев различных степеней нарушений функции печени этот вариант печеночной недостаточности трактовался нами как тяжелая степень [12, 13]. Заболевание у всех новорожденных имело острое течение, начиналось в первые дни жизни, а летальный исход наступал на 5-10-й день.
При патологоанатомическом исследовании у всех новорожденных выявлялся пупочный сепсис, тромбофлебит пупочной, нижней полой и воротной вены, некротический (альтеративный)
гепатит. При этом морфологические изменения в гепатоцитах были в виде далеко зашедших необратимых изменений — субтотального или тотального некроза паренхимы печени. В тана-тогенезе, на наш взгляд, ведущее значение имел септический гепатит.
При этом морфологические изменения в гепатоцитах были в виде далеко зашедших необратимых изменений — субтотального или тотального некроза паренхимы печени. В тана-тогенезе, на наш взгляд, ведущее значение имел септический гепатит.
Заключение
Таким образом, тромбоз нижней полой и воротной вены возникает у новорожденных при пупочном сепсисе. При этом наблюдается клиническая картина остро возникшей портальной гипертензии в виде вздутия живота, расширения подкожных вен передней брюшной стенки, гепа-томегалии. Неспецифическими ультразвуковыми признаками тромбоза нижней полой и воротной вены являются изменения в паренхиме печени и усиление сосудистого рисунка за счет мелких ветвей воротной вены. Учитывая неблагоприятное течение данной патологии, необходимо у новорожденных с катетеризацией пупочной вены, омфалитом исключать портальный тромбоз.
Литература
1. Manco-Johson MJ. Etiopathogenesis of pediatric thrombosis. Hematology. 2005; 10 (1): 167.
Manco-Johson MJ. Etiopathogenesis of pediatric thrombosis. Hematology. 2005; 10 (1): 167.
2. Schmidt B, Andew M. Neonatal thrombosis: report of a prospective Canadian and international registry. Pediatrics. 1995; 96: 939-943.
3. Van Ommen CH, Heijboer H, Buller H, et al. Venous tromboembolism in childhood: a prospective two year registry in Netherlands. J. Pediatrics. 2001; 134: 676-681.
4. Hermansen MC, Hermansen MG. Intravascular catheter compication in the neonatal intensive care unit. Clin. Perinatol. 2005; 32: 141-156.
5. Кирилочев О.К., Шахмаметов Ф.Х. Тромбоз верхней полой вены как причина ятрогенного сепсиса у новорожденных. Российский вестник перинатологии и педиатрии. 1999; 44 (5): 23-24.
6. Олс Р., Едер М. Гематология, иммунология и инфекционные болезни. М.: Логосфера, 2013: 408 с.
М.: Логосфера, 2013: 408 с.
7. Топографо-анатомические особенности новорожден-
ного. Е.М. Маргорина, ред. Л.: Медицина, 1977: 280 с.
8. Narayanan Menon, Vijay Shah, Patrick S. Kamath. The Budd Shiari Syndrom. The New England Journal of Medicine. 2004; 350: 578-585.
9. Детская ультразвуковая диагностика. М.И. Пыков, К.В. Ватолин, ред. М.: Издательский дом Видар, 2001: 680 с.
10. Подымова С.Д. Болезни печени: Руководство для врачей. М.: Медицина, 1993. 544 с.
11. Ультразвуковая диагностика в неонатологии. И.В. Дворяковский, Г.В. Яцык, ред. М.: Издательский дом «Атмосфера», 2009: 168 с.
12. Кирилочев О.К. Критерии степени тяжести печеночной недостаточности у новорожденных. Педиатрия. 2008; 87 (3): 57-61.
Педиатрия. 2008; 87 (3): 57-61.
13. Кирилочев О.К. Клинико-лабораторная диагностика печеночной недостаточности у новорожденных. Клиническая лабораторная диагностика. 2008; 5: 19-20.
Лечение омфалита новорожденного в Киржаче, записаться к педиатру
Омфалит новорожденного — это бактериальный воспалительный процесс, возникший в пупочной ранке и кольце, а также в окружающей их подкожно-жировой клетчатке и пупочных сосудах.
Болезнь возникает при недостатках ухода за новорожденным, инфекционной патологии у матери, нарушениях санэпидрежима в роддомах. В роли возбудителя выступают стафилококки, которые внедряются сквозь плаценту либо в момент хирургической обработки пуповины после ее обрезания, изредка вследствие катетеризации пупочной вены. Рассматривают катаральный, флегмонозный и некротический омфалиты.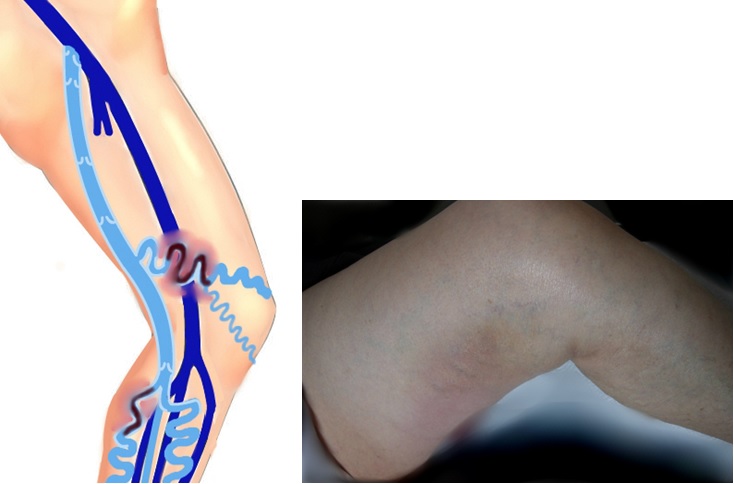
Классификация омфалита
По причинам возникновения омфалит может быть первичным (при инфицировании пупочной ранки) или вторичным (в случае присоединения инфекции на фоне имеющихся врожденных аномалий — свищей). Вторичный омфалит у ребенка развивается в более поздние сроки и протекает более длительно.
По характеру и степени воспалительных изменений в области пупка различают катаральный или простой омфалит («мокнущий пупок»), флегмонозный и гангренозный (некротический) омфалит.
Симптомы омфалита
Для катарального омфалита патогномонична незаживающая пупочная ранка с грануляциями и небольшим отделением серозного секрета. При этом общее состояние новорожденного не страдает.
Флегмонозный омфалит обычно начинается в течение первых двух недель жизни и стартует с отделения из пупка серозного секрета. Затем отделяемое становится гнойным, появляется отек и гиперемия пупочного кольца и окружающей подкожно-жировой клетчатки.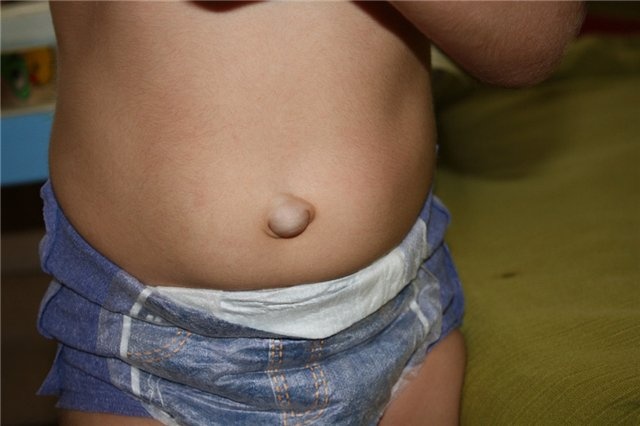 Повышается местная температура в околопупочной области, появляется расширение (усиление) венозных сосудов. В этот период ребенок становится вялым, плохо сосет и мало прибавляет в весе, появляется лихорадка.
Повышается местная температура в околопупочной области, появляется расширение (усиление) венозных сосудов. В этот период ребенок становится вялым, плохо сосет и мало прибавляет в весе, появляется лихорадка.
Некротический омфалит регистрируется в качестве осложнения флегмонозного омфалита у ослабленных или недоношенных детей. При этом процесс распространяется на нижележащие ткани, возникает некроз кожи, ее отслойка. Формируется обширная раневая поверхность с обнажением мышц и фасций брюшной стенки. Заболевание обычно заканчивается сепсисом.
Омфалит может осложняться флегмоной передней брюшной стенки, артериитом или флебитом пупочных сосудов, абсцессами печени, энтероколитом, абсцедирующей пневмонией, остеомиелитом, пупочным сепсисом.
Диагностика омфалита
Для определения возбудителя бактериальной инфекции и подбора антибактериальной терапии проводится бакпосев отделяемого пупочной ранки на флору с чувствительностью.
Для исключения осложнений омфалита (флегмоны брюшной стенки, абсцессов брюшной полости, перитонита) ребенку показано проведение УЗИ мягких тканей, УЗИ брюшной полости, обзорной рентгенографии брюшной полости.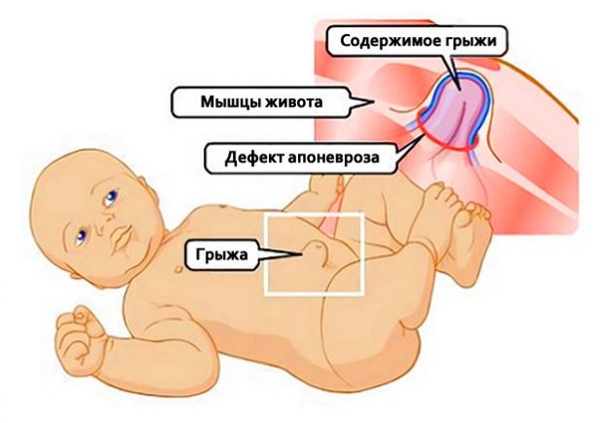 В обязательном порядке ребенка с омфалитом должен осмотреть детский хирург.
В обязательном порядке ребенка с омфалитом должен осмотреть детский хирург.
Лечение омфалита
Катаральный омфалит легко поддается лечению и обычно заканчивается выздоровлением. Прогноз флегмонозного и некротического омфалита зависит от адекватности и сроков начала лечения, присоединения вторичных осложнений и состояния ребенка.
Лечение омфалита зависит от его формы. При простой форме возможно лечение врачом на дому, при всех остальных — только госпитализация в детскую больницу (в отделении патологии новорожденных), Важно не допустить скопления гнойного содержимого и разрастаний под коркой, для чего необходима своевременная обработка пупочной ранки.
Профилактика омфалита предполагает соблюдение асептики при обработке пуповины, ежедневном уходе за пупочной ранкой, соблюдение гигиены ухаживающим персоналом. Категорически недопустимо насильственно срывать корочки с пупочной ранки, закрывать ее повязкой или подгузником, заклеивать лейкопластырем, поскольку это провоцирует мокнутие и инфицирование. В случае покраснения пупочной ранки, появления отечности и отделяемого следует незамедлительно проконсультироваться у педиатра.
В случае покраснения пупочной ранки, появления отечности и отделяемого следует незамедлительно проконсультироваться у педиатра.
Записаться на прием к педиатру медцентра «Здоровье» можно по телефону 8 (49237) 2-95-56.
| Наименование заболеваний | Январь 2020 г. | Январь 2019 г. | ||
| г.Ликино- Дулево | г.Орехово- Зуево | гЛидоно- Дулево | г.Орехово- Зуево | |
| Другие сальмонеллезные инфекции | 1 | 1 | 2 | |
| Сальмонеллы группы В | ||||
| Сальмонеллы группы С | 1 | 1 | 2 | |
| Сальмонеллы группы Д | ||||
| Бактериальная дизентерия (шигеллез) | ||||
| В том числе бак подтвержденная | ||||
| Из них шигеллами Зонне | ||||
| шигеллами Флекснера | ||||
| Бактерионосители дизентерии | ||||
| Острые кишечные инфекции установленной этиологии: | 21 | 3 | 9 | 1 |
в т. ч. вызванные установленными бактер. возбудителями ч. вызванные установленными бактер. возбудителями | 20 | 7 | 1 | |
| в т.ч, кишечными палочками | 9 | 1 | 1 | |
| в т.ч.иерсиния энтерокоЛитика | 1 | |||
| Вызванные вирусами | 1 | 3 | 2 | |
| Из них ротавирусами | 1 | 3 | ||
| вирусом Норволк | 2 | |||
| Острые кишечные инфекции | 26 | 39 | 47 | 38 |
| неустановленной этиологии | ||||
| Энтеровирусные инфекции | ||||
| Острый вирусный гепатит всего | ||||
| В том числе Острый гепатит «А» | ||||
| Острый гепатит «В» | ||||
| Острый гепатит «С» | ||||
| Хронические вирусные гепатиты | 1 | |||
В т. ч. Хронический гепатит «В» ч. Хронический гепатит «В» | ||||
| Хронический гепатит «О» | 1 | |||
| Носительство возбудителя вирусного гепатита «В» ) | ||||
| Коклюш | 4 | 1 | ||
| Паракоклюш | ||||
| Стрептококковая инфекция (впервые выявленная) | 4 | 6 | 2 | 9 |
| из них: Скарлатина | 4 | 6 | 2 | 9 |
| Ветряная оспа | 79 | 48 | 84 | 135 |
| Опоясывающий лишай | 1 | 3 | ||
| Корь | ||||
| Краснуха | ||||
| Паротит эпидемический | ||||
| Менингококковая инфекция | ||||
в т. ч. генерализованная форма ч. генерализованная форма | ||||
| Туляремия | ||||
| Геморрагические лихорадки с почечным синдромов | 2 | |||
| Клещевой боррелиоз (болезнь Лайма) | ||||
| Укусы, ослюнения, оцарапывания животными | 21 | 52 | 24 | 40 |
| из них дикими животными | ||||
| Укусы клещами | ||||
| Орнитоз (пситтакоз) | ||||
| Педикулез | 1 | 4 | 3 | 13 |
| Инфекционный мононуклеоз | 5 | 3 | 3 | 4 |
| Туберкулез (впервые выявленный) | 1 | 2 | 5 | 3 |
| В том числе органов дыхания | 1 | 2 | 5 | 3 |
| Из них бациллярные формы | 1 | 1 | 2 | |
| Сифилис (впервые выявленный) | 1 | 4 | 3 | 7 |
| Гонококковая инфекция | 1 | 4 | ||
| Болезнь, вызванная вирусом иммунодефицита человека Бессимптомный инфекционный статус (ВИЧ) | 4 | 5 | 6 | |
| Острые инфекции верхних дыхательных путей | 3053 | 1993 | 2015 | 3041 |
| Грипп | 2 | |||
| Пневмония (внебольничная) | 133 | 83 | 65 | 97 |
| Из нее: вирусная | ||||
| бактериальная | 17 | 3 | 1 | |
| Из них вызванная пневмококками | ||||
| Mycoplasma pneumonia | 7 | 1 | ||
| Пневмония, вызванная хламидиями | ||||
| Цитомегаловирусная болезнь | ||||
| Микроспория | 3 | 1 | 3 | |
| Чесотка | 2 | |||
| Реакция на прививку | ||||
| Лейшманиоз | ||||
| Аскаридоз | ||||
| Трихоцефалез | ||||
| Энтеробиоз | 3 | 4 | ||
| Гнойно-септическая инфекция (ГСИ) новорожденных: | ||||
| омфалит, флебит пупочной вены | ||||
| конъюнктивит | ||||
| Внутриутробные инфекции | ||||
| Гнойно-септическая инфекция (ГСИ) родильниц | ||||
Послеоперац. инфекции инфекции | ||||
| Постинъекционные инфекции | ||||
| Пневмонии | ||||
Использование собственных пуповин новорожденных в качестве шунтов для операций на сердце
Кардиохирургия сокращает использование пластика — начиная с операции для новорожденных с опасным для жизни заболеванием сердца, обычно называемым единичным желудочком.
Единый желудочек настолько опасен, потому что он означает, что только один из двух желудочков сердца может адекватно перекачивать кровь. Как правило, пострадавшие младенцы подвергаются операции на открытом сердце, чтобы получить шунт Блэлока, который представляет собой тонкую трубку из ПТФЭ — синтетического полимера, которая перенаправляет их кровоток в легкие, чтобы к их телам могло поступать достаточно насыщенной кислородом крови.Но когда кровь контактирует с инородным материалом, например, с пластиковым шунтом, сгустки могут образовываться очень легко.
Этой осенью в клинических испытаниях в детской больнице Бостона будут использоваться собственные пупочные вены пациентов для создания шунта вместо пластиковой трубки.
Противодействие свертыванию
Сгустки в шунтах Blalock представляют серьезную угрозу. «Весь кровоток в легких зависит от того, чтобы этот шунт оставался открытым», — говорит Ситарам Эмани, доктор медицины, который возглавляет испытание вместе со своим коллегой Дэвидом Хогансоном, доктором медицины.
Если есть сгусток, уровень кислорода в крови может упасть настолько низко, что младенцу потребуется экстренная операция, чтобы выжить. «Теперь мы знаем, что сгустки крови возникают чаще, чем мы думали — до 20 процентов новорожденных имеют ту или иную форму свертывания», — говорит Эмани. «Вот почему мы так скрупулезно относимся к разжижителям крови».
Но у препаратов для разжижения крови есть обратная сторона: повышенное кровотечение.
«По сути, мы отравляем всю систему агентами, препятствующими свертыванию, — объясняет Эмани, — и предотвращаем свертывание крови в местах, где, как предполагается, свертывается. ”
”
A: Аппарат LifePort с сохраненными пупочными венами; B: Крупный план защищенных пупочных вен в LifePort
Новое применение пупочной вены
Вот где входит пупочная вена. Пупочная вена переносит насыщенную кислородом кровь от плаценты к растущему плоду через пуповину. При рождении эта вена закрывается, когда пуповина перерезается, и система кровообращения ребенка берет верх.
Как и все кровеносные сосуды, пупочная вена выстлана защитным слоем, называемым эндотелием.«Это помогает крови плавно проходить через сосуд без образования тромбов», — объясняет Эмани. Пупочные вены могут быть отложены при рождении и сохранены для последующего хирургического использования в специальном устройстве, обеспечивающем питательные вещества.
Emani
«Мы доказали, что мы не только можем получить пригодную для использования вену (с эндотелием) из пуповины во время родов, но и можем поддерживать эту ткань в живых достаточно долго, чтобы ее можно было использовать при операции на одном желудочке, что обычно составляет от четырех до пяти. дней после рождения », — говорит Эмани. Он и Хогансон представили эти результаты на ежегодном собрании Американской ассоциации торакальной хирургии этой весной.
дней после рождения », — говорит Эмани. Он и Хогансон представили эти результаты на ежегодном собрании Американской ассоциации торакальной хирургии этой весной.
Эмани и Хогансон также доказали, что сохранившиеся вены устойчивы к образованию тромбов и достаточно прочны, чтобы выдерживать механическое давление кровообращения в организме.
Пупочные вены можно отрегулировать по размеру, поместив на их внешнюю сторону регулируемый стент, который не имеет прямого контакта с кровью. «Затем мы можем вернуться, когда ребенок станет немного больше, и расширить стент с помощью воздушного шара, чтобы расширить ткань», — объясняет Эмани.
Есть надежда, что сохранившиеся пупочные вены можно будет использовать при различных кардиологических вмешательствах.Эмани предсказывает, что они могут быть полезны для лечения атрезии легочной артерии, болезни аортального клапана или любого состояния, которое требует реконструкции клапанов или артерий у новорожденных.
«Это действительно только начало использования плацентарной и пупочной ткани для реконструкции сердца», — говорит он.
Испытание открыто и принимает пациентов.
Узнайте больше о программе кардиологии плода и отделении кардиохирургии.
Если вы врач и хотите направить пациента со сложным лечением, позвоните по телефону приоритетной службы детей Бостона (1-844-BCH-PEDS) .
Омфалит: история болезни, патофизиология, этиология
Кушинг А.Х. Омфалит: обзор. Педиатр инфекционных болезней . 1985 май-июнь. 4 (3): 282-5. [Медлайн].
Airede AI. Возбудители неонатального омфалита. Дж. Троп Педиатр . 1992 июн. 38 (3): 129-31. [Медлайн].
Брук I. Микробиология некротического фасциита, связанного с омфалитом у новорожденного. Дж Перинатол . 1998 Янв-Фев.18 (1): 28-30. [Медлайн].
Mason WH, Andrews R, Ross LA, Wright HT Jr. Омфалит у новорожденного. Педиатр Инфекция Дис J . 1989 августа 8 (8): 521-5. [Медлайн].
Омфалит у новорожденного. Педиатр Инфекция Дис J . 1989 августа 8 (8): 521-5. [Медлайн].
Sawardekar KP. Изменение спектра неонатального омфалита. Педиатр Инфекция Дис J . 2004 23 января (1): 22-6. [Медлайн].
Сенгупта М., Банерджи С., Банерджи П., Гучхайт П. Выдающаяся распространенность метициллин-устойчивого золотистого стафилококка при омфалите новорожденных. J Clin Диагностика Рес . 2016 Сентябрь 10 (9): DM01-3. [Медлайн]. [Полный текст].
Брук И. Анаэробные инфекции у детей. Адв.Эксп Мед Биол . 2011. 697: 117-52. [Медлайн].
[Рекомендации] Liljestrand J, Zupan J, et al., Всемирная организация здравоохранения, Департамент репродуктивного здоровья и исследований. Роды — роды, роды и немедленное послеродовое наблюдение.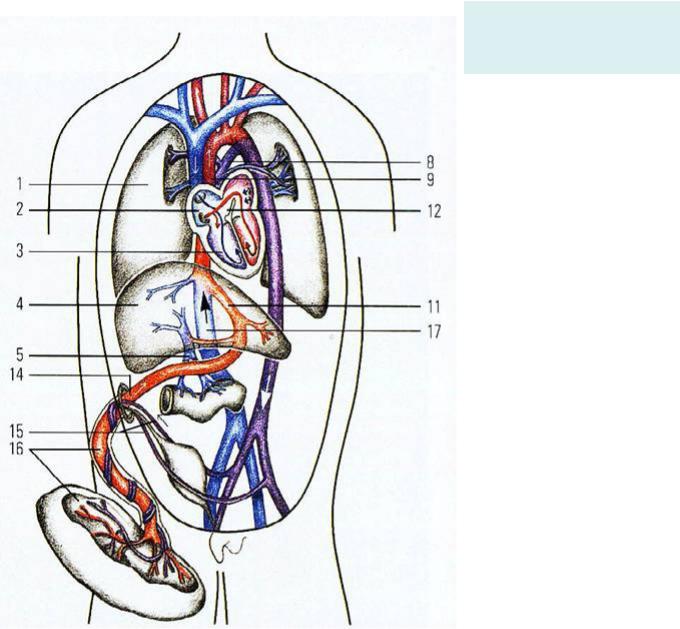 Мэтток Н., Касна Р., ред. Беременность, роды, послеродовой уход и уход за новорожденными: руководство по основной практике .3-е изд. Люксембург: Пресса ВОЗ; 2015. [Полный текст].
Мэтток Н., Касна Р., ред. Беременность, роды, послеродовой уход и уход за новорожденными: руководство по основной практике .3-е изд. Люксембург: Пресса ВОЗ; 2015. [Полный текст].
Стюарт Д., Бениц В., Комитет по плодам и новорожденным. Уход за пуповиной у новорожденного. Педиатрия . 2016 Сентябрь 138 (3): [Medline]. [Полный текст].
Hung CH, Cheng SN, Hua YM, et al. Нарушение адгезии лейкоцитов: сообщение об одном случае. Акта Педиатр Тайвань . 1999 март-апрель. 40 (2): 128-31. [Медлайн].
Mogica-Martinez MD, Lopez-Duran JL, Canseco-Raymundo MR, Бесеррил Анхелес М.[Синдром дефицита адгезии лейкоцитов: отчет о болезни] [испанский]. Оповещение о рев. Mex . 1999 сентябрь-октябрь. 46 (5): 140-4. [Медлайн].
van Vliet DN, Brandsma AE, Hartwig NG.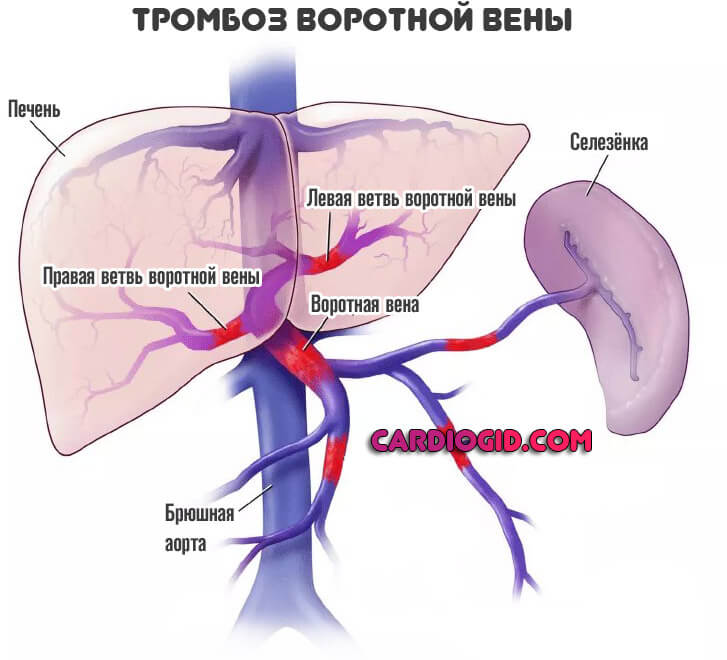 [Дефицит адгезии лейкоцитов: редкое воспаление] [голландский]. Ned Tijdschr Geneeskd . 2004, 11 декабря. 148 (50): 2496-500. [Медлайн].
[Дефицит адгезии лейкоцитов: редкое воспаление] [голландский]. Ned Tijdschr Geneeskd . 2004, 11 декабря. 148 (50): 2496-500. [Медлайн].
Ализаде П., Рахбариманеш А.А., Бахрам М.Г., Салмасиан Х. Дефицит адгезии лейкоцитов типа 1, проявляющийся в виде лейкемоидной реакции. Индийский Дж. Педиатр . 2007 декабрь 74 (12): 1121-3. [Медлайн].
Parvaneh N, Mamishi S, Rezaei A, et al. Характеристика 11 новых случаев дефицита адгезии лейкоцитов типа 1 с семью новыми мутациями в гене ITGB2. Дж Клин Иммунол . 2010 сентября 30 (5): 756-60. [Медлайн].
Дешпанде П., Катирвел К., Алекс А.А. и др. Дефицит адгезии лейкоцитов-I: клиническая и молекулярная характеристика в индийской популяции. Индийский Дж. Педиатр . 2016 августа 83 (8): 799-804. [Медлайн].
Хагимото Р., Койке К., Сакашита К. и др. Возможная роль материнских HLA-антител в случае аллоиммунной нейтропении новорожденных. Переливание крови . 2001 Май. 41 (5): 615-20. [Медлайн].
Rezaei N, Moin M, Pourpak Z, et al.Клиническое, иммуногематологическое и молекулярное исследование иранских пациентов с тяжелой врожденной нейтропенией. Дж Клин Иммунол . 2007 сентября, 27 (5): 525-33. [Медлайн].
Shim YJ, Kim HJ, Suh JS, Lee KS. Новая мутация гена ELANE у корейской девочки с тяжелой врожденной нейтропенией. J Корейская медицина . 2011 26 декабря (12): 1646-9. [Медлайн].
van den Tooren-de Groot R, Ottink M, Huiskes E, et al. Ведение и исходы 35 случаев аллоиммунной нейтропении у плода / новорожденного. Акта Педиатр . 2014 ноябрь 103 (11): e467-74. [Медлайн].
Porcelijn L, de Haas M. Неонатальная аллоиммунная нейтропения. Transfus Med Hemother . 2018 Октябрь 45 (5): 311-6. [Медлайн]. [Полный текст].
Skokowa J, Dale DC, Touw IP, Zeidler C, Welte K.Тяжелые врожденные нейтропении. Натр Рев Дис Праймеры . 8 июня 2017 г. 3: 17032. [Медлайн].
Эльхассани СБ. Пуповина: уход, аномалии и болезни. Южный Мед Дж. . 1984 июн.77 (6): 730-6. [Медлайн].
Пуповина: уход, аномалии и болезни. Южный Мед Дж. . 1984 июн.77 (6): 730-6. [Медлайн].
Boyle G, Rosenberg HK, O’Neill J. Необычное проявление инфицированной кисты ураха. Обзор урачальных аномалий. Клиника Педиатр (Phila) . 1988 марта 27 (3): 130-4. [Медлайн].
Ward TT, Saltzman E, Chiang S.Зараженные остатки урахала у взрослого: отчет и обзор. Клин Инфекция Дис . 1993 16 (1): 26-9. [Медлайн].
Разви С., Мерфи Р., Шласко Э., Каннингем-Рандлс К. Задержка отделения пуповины, связанная с урахальными аномалиями. Педиатрия . 2001 августа 108 (2): 493-4. [Медлайн]. [Полный текст].
Масуко Т., Накаяма Н., Аоки Н., Кусафука Т., Такаяма Т. Поэтапный доступ к урахальной кисте с инфицированным омфалитом. Int Surg . 2006 янв-фев. 91 (1): 52-6. [Медлайн].
2006 янв-фев. 91 (1): 52-6. [Медлайн].
Маккенна Х., Джонсон Д. Бактерии при омфалите новорожденных. Патология . 1977 г., 9 (2): 111-3. [Медлайн].
Geil CC, Castle WK, Mortimer EA Jr. Стрептококковые инфекции группы A в отделениях новорожденных. Педиатрия . 1970 Декабрь 46 (6): 849-54. [Медлайн].
Gezon HM, Schaberg MJ, Klein JO. Сопутствующие эпидемии Staphylococcus aureus и Streptococcus группы A в отделении новорожденных.Контроль с применением пенициллина G и гексахлорофена. Педиатрия . 1973 Февраль 51 (2): 383-90. [Медлайн].
Нельсон Дж. Д., Диллон Х. С. младший, Ховард Дж. Б. Затяжная детская эпидемия, связанная с недавно обнаруженным типом стрептококка группы А. Педиатр Дж. . 1976 ноябрь 89 (5): 792-6.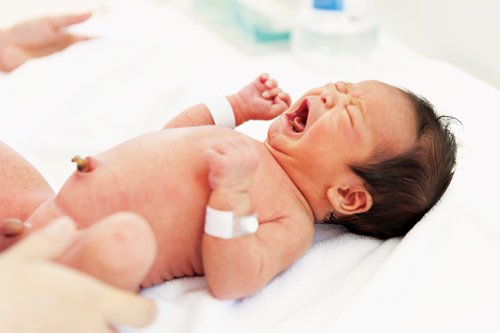 [Медлайн].
[Медлайн].
Савин Р.С., Шаллер Р.Т., Таппер Д. и др. Раннее распознавание некротического фасциита брюшной стенки новорожденных. Am J Surg .1994 Май. 167 (5): 481-4. [Медлайн].
Ameh EA, Nmadu PT. Основные осложнения омфалита у новорожденных и младенцев. Педиатр Хирург Инт . 2002 18 сентября (5-6): 413-6. [Медлайн].
Feo CF, Дессанти А., Франко Б. и др. Забрюшинный абсцесс и омфалит у детей раннего возраста. Акта Педиатр . 2003. 92 (1): 122-5. [Медлайн].
Fraser N, Davies BW, Cusack J. Неонатальный омфалит: обзор его серьезных осложнений. Акта Педиатр . 2006 май. 95 (5): 519-22. [Медлайн].
Bokka SH, Behera BK, Mohanty MK. Абсцесс ложноплодной связки вторичный по отношению к неонатальному омфалиту, потенциальное осложнение при родах. Дж. Индийская ассоциация педиатров Surg . 2015 июл-сен. 20 (3): 160. [Медлайн]. [Полный текст].
Дж. Индийская ассоциация педиатров Surg . 2015 июл-сен. 20 (3): 160. [Медлайн]. [Полный текст].
Kosloske AM, Cushing AH, Borden TA и др. Целлюлит и некротический фасциит брюшной стенки у детей. Дж. Педиатр Хирургия .1981 июн. 16 (3): 246-51. [Медлайн].
Лалли К.П., Аткинсон Дж. Б., Вулли М. М., Махур Г. Х. Некротический фасциит. Серьезное последствие омфалита у новорожденного. Энн Сург . 1984, январь 199 (1): 101-3. [Медлайн].
Самуэль М., Фриман Н.В., Вайшнав А. и др. Некротический фасциит: серьезное осложнение омфалита у новорожденных. Дж. Педиатр Хирургия . 1994 29 ноября (11): 1414-6. [Медлайн].
Moss RL, Musemeche CA, Kosloske AM.Некротический фасциит у детей: быстрое распознавание и агрессивная терапия улучшают выживаемость. Дж. Педиатр Хирургия . 1996 31 августа (8): 1142-6. [Медлайн].
Дж. Педиатр Хирургия . 1996 31 августа (8): 1142-6. [Медлайн].
Вебер Д.М., Фриман Н.В., Эльхаг К.М. Периупубно-некротический фасциит у новорожденных. Eur J Pediatr Surg . 2001 апреля, 11 (2): 86-91. [Медлайн].
Назир З. Некротический фасциит у новорожденных. Педиатр Хирург Инт . 2005 21 августа (8): 641-4. [Медлайн].
Бингол-Кологлу М., Йылдыз Р.В., Альпер Б. и др.Некротический фасциит у детей: диагностические и терапевтические аспекты. Дж. Педиатр Хирургия . 2007 ноябрь 42 (11): 1892-7. [Медлайн].
O’Brien PH, Meredith HC, Vujic I, Schabel SI. Механическая желтуха, вызванная кавернозной трансформацией воротной вены после неонатального омфалита. J S C Med Assoc . 1979 Май. 75 (5): 209-10. [Медлайн].
Perlemuter G, Bejanin H, Fritsch J, et al. Обструкция желчных путей, вызванная портальной каверномой: исследование 8 случаев. Дж Гепатол . 1996 25 июля (1): 58-63. [Медлайн].
Орлофф М.Дж., Орлофф М.С., Жирар Б., Орлофф С.Л. Кровотечение из варикозно расширенных вен пищевода и желудка из-за внепеченочной портальной гипертензии: 40-летний опыт работы с портально-системным шунтом. Дж. Ам Колл Сург . 2002 июн. 194 (6): 717-28; обсуждение 728-30. [Медлайн].
Брэдли Дж. С., Низет В. Стафилококковые инфекции. В: Wilson CB, Nizet V, Maldonado YA, Remington JS, Klein JO, ред. Инфекционные болезни Ремингтона и Кляйна плода и новорожденного .8-е изд. Филадельфия, Пенсильвания: Эльзевьер Сондерс; 2016. 487.
Kosloske AM, Bartow SA. Удаление пуповинного некротического фасциита: важность иссечения пупочных сосудов и урахального остатка. Дж. Педиатр Хирургия . 1991 июл.26 (7): 808-10. [Медлайн].
Удаление пуповинного некротического фасциита: важность иссечения пупочных сосудов и урахального остатка. Дж. Педиатр Хирургия . 1991 июл.26 (7): 808-10. [Медлайн].
Gras-Le Guen C, Caille A, Launay E, et al. Сухая гигиена против антисептиков для ухода за пуповиной: кластерное рандомизированное исследование. Педиатрия . 2017 г., январь 139 (1): [Medline].[Полный текст].
Карумби Дж., Мулаку М., Алуваала Дж. И др. Актуальный уход за пуповиной для профилактики инфекций и неонатальной смертности. Педиатр Инфекция Дис J . 2013 января, 32 (1): 78-83. [Медлайн]. [Полный текст].
Имдад А., Баутиста Р.М., Сенен К.А. и др. Антисептики пуповины для предотвращения сепсиса и смерти новорожденных. Кокрановская база данных Syst Rev . 31 мая 2013 г. 5: CD008635. [Медлайн].
Leante Castellanos JL, Perez Munuzuri A, Ruiz Campillo CW, et al. [Рекомендации по уходу за пуповиной у новорожденного]. Педиатр (Barc) . 7 апреля 2019 г. [Medline].
Сазавал С., Дхингра У, Али С.М. и др. Эффективность нанесения хлоргексидина на пуповину на неонатальную смертность в Пембе, Танзания: рандомизированное контролируемое исследование на уровне сообщества. Ланцет Glob Health . 2016 4 (11) ноября: e837-e844. [Медлайн]. [Полный текст].
Mullany LC, Arifeen SE, Khatry SK, et al. Влияние очистки пуповины хлоргексидином на смертность, омфалит и время отделения пуповины у детей, рожденных в учреждениях, в Непале и Бангладеш.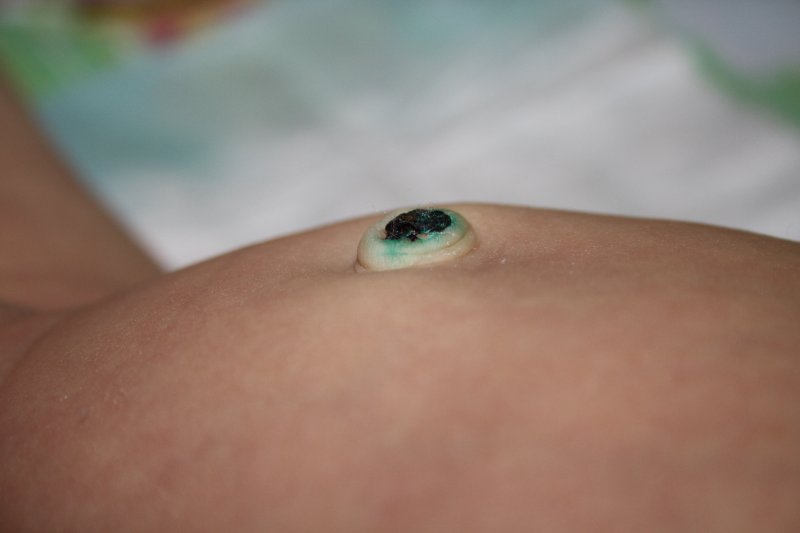 Педиатр Инфекция Дис J . 2017 Октябрь, 36 (10): 1011-3. [Медлайн]. [Полный текст].
Педиатр Инфекция Дис J . 2017 Октябрь, 36 (10): 1011-3. [Медлайн]. [Полный текст].
Семрау К.Е., Херлихи Дж., Гроган С. и др. Эффективность ухода за пуповиной с 4% хлоргексидином в отношении неонатальной смертности в Южной провинции Замбии (ZamCAT): кластерное рандомизированное контролируемое исследование. Ланцет Glob Health . 2016 4 (11) ноября: e827-36. [Медлайн]. [Полный текст].
Гольденберг Р.Л., МакКлюр Е.М., Салим С. Обзор исследований с применением хлоргексидина непосредственно на пуповине. Ам Дж. Перинатол . 2013 сентября, 30 (8): 699-701. [Медлайн]. [Полный текст].
Имдад А., Маллани Л.С., Баки А.Х. и др. Влияние очистки пуповины хлоргексидином на омфалит и неонатальную смертность в условиях местного сообщества в развивающихся странах: метаанализ. BMC Общественное здравоохранение . 2013. 13 Приложение 3: S15. [Медлайн]. [Полный текст].
2013. 13 Приложение 3: S15. [Медлайн]. [Полный текст].
Shariff JA, Lee KC, Leyton A, Abdalal S. Неонатальная смертность и местное применение хлоргексидина на культе пуповины: метаанализ рандомизированных контрольных испытаний. Здравоохранение . 2016 Октябрь 139: 27-35. [Медлайн].
Санкар М.Дж., Чандрасекаран А., Равиндранат А., Агарвал Р., Пол В.К. Очищение пуповины хлоргексидином у новорожденных: систематический обзор. Дж Перинатол . 2016 май. 36 Дополнение 1: S12-20. [Медлайн].
Осрин Д., Колборн Т. Хлоргексидин и омфалит новорожденных и смертность — ответ авторов. Ланцет Glob Health . 2017 5 марта (3): e272-e273. [Медлайн]. [Полный текст].
Hodgins S. Хлоргексидин и омфалит новорожденных и смертность. Ланцет Glob Health . 2017 5 марта (3): e270-e271. [Медлайн]. [Полный текст].
2017 5 марта (3): e270-e271. [Медлайн]. [Полный текст].
Осрин Д., Колборн Т.Нет причин менять рекомендации ВОЗ по очистке пуповины. Ланцет Glob Health . 2016 4 (11) ноября: e766-e768. [Медлайн]. [Полный текст].
Young TE, Mangum B. Neofax 2008 . 21-е изд. Монтвейл, штат Нью-Джерси: Thomson Reuters; 2008.
[Директива] Райли Л. Е., Старк А. Р., ред. Руководство по перинатальной помощи . 7-е изд. Элк-Гроув-Виллидж, штат Иллинойс, и Уош, округ Колумбия: Американская академия педиатрии и Американский колледж акушеров и гинекологов; 2012 г.302.
Брук I, Дункл Л.М. Анаэробные инфекции. McMillan J, De Angelis CD, Feigin RD, ред. Педиатрия Оски: принципы и практика . 3-е изд. Липпинкотт Уильямс и Уилкинс; 1999. 937-50.
Гормли Д. Неонатальный анаэробный (клостридиальный) целлюлит и омфалит. Арка Дерматол . 1977 Май. 113 (5): 683-4. [Медлайн].
Karumbi J, Mulaku M, Aluvaala J, English M, Opiyo N.Актуальный уход за пуповиной для профилактики инфекций и неонатальной смертности. Педиатр Инфекция Дис J . 2013 января, 32 (1): 78-83. [Медлайн]. [Полный текст].
Cosme Jimenez A, Barrio Andres J, Bujanda Fernandez de Pierola L, et al. Клиническая характеристика неопухолевой каверноматозной трансформации воротной вены в Гастроэнтерологической службе в Испании. Ред. Esp Enferm Dig . 2000 июл.92 (7): 448-57. [Медлайн].
Художник К., Фельдман Дж.Омфалит. StatPearls [Интернет] . 2019, январь [Medline]. [Полный текст].
Тромбофлебит (поверхностный и мигрирующий): симптомы, причины, лечение
Тромбофлебит — это когда в одной из ваших вен образуется сгусток крови, который замедляет кровоток в вене. Чаще всего поражаются ноги, но также могут быть руки или другие вены тела. Тромбофлебит может возникнуть прямо под кожей или глубже в ноге или руке.
«Тромбо» означает сгусток, а «флебит» означает воспаление вены.Это припухлость и раздражение, возникающие после травмы.
Какие типы тромбофлебита?
Флебиты и тромбозы поверхностных вен нижних конечностей. Вы также можете услышать это явление, называемое поверхностным флебитом или поверхностным тромбофлебитом. Это сгусток крови в вене чуть ниже поверхности кожи. Обычно он не попадает в легкие, но поверхностный тромбофлебит может быть болезненным, и вам может потребоваться лечение.
Тромбоз глубоких вен (ТГВ). Это сгусток крови в вене глубоко в вашем теле. Чаще всего это происходит в голени или бедре, но может случиться и в других частях тела. Такой сгусток может оторваться и отправиться в кровоток. Если он попадает в артерию легких и блокирует кровоток, это называется тромбоэмболией легочной артерии, которая может повредить легкие и привести к смерти.
Мигрирующий тромбофлебит. Также называемый синдромом Труссо или мигрирующим тромбофлебитом, это когда сгусток возвращается в другую часть вашего тела.Часто переходит с одной ноги на другую. Это часто связано с раком, особенно поджелудочной железы или легких.
Каковы симптомы тромбофлебита?
Если кровоток в одной из ваших вен замедлен из-за образования сгустка, у вас может быть:
- Красная, опухшая и раздраженная кожа вокруг пораженного участка
- Боль или болезненность, которые усиливаются, когда вы надавливаете на пораженная область
- Вздутая вена, которая ощущается как жесткий «шнур» под кожей
- Боль при сгибании лодыжки (имейте в виду, что тромбофлебит может возникнуть в других частях тела, но обычно это происходит в ногах)
- Отек стопы или лодыжки
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу.Они проведут медицинский осмотр. Они также могут проводить анализы крови и кровообращения или визуализирующие обследования, такие как компьютерная томография или МРТ.
Продолжение
Позвоните в службу 911, если у вас болит или опухает нога или у вас есть один из следующих симптомов:
- Одна нога кажется теплее другой или опухшая, красная, болезненная или раздраженная. , или вы начинаете чувствовать озноб и жар
- Внезапный кашель, который может вызывать кровь
- Острая боль в груди или стеснение в груди
- Боль в плече, руке, спине или челюсти
- Учащенное дыхание или одышка
- Боль при дыхании
- Сильное головокружение
- Учащенное сердцебиение
Что его вызывает?
Сначала образуется тромб.Это может быть связано с несколькими причинами. Чаще всего это вызвано тем, что кровь не движется по венам ног так, как должна. Это может произойти по следующим причинам:
Длительный постельный режим, например, после тяжелой болезни или операции.
Сидеть долго, , как в машине, в самолете или в другом месте, где невозможно размять ноги.
Варикозное расширение вен. Они заставляют ваши кровеносные сосуды слишком сильно растягиваться. Это позволяет крови скапливаться в сосуде вместо того, чтобы течь прямо в одном направлении.Это может привести к образованию тромбов.
Кто в опасности?
Любой, у кого плохое кровообращение в ногах, может быть более подвержен этому заболеванию. Сюда могут входить женщины, которые могут получить тромбофлебит во время или после беременности. Люди, которых держали в больнице на внутривенном введении, тоже подвержены риску. Персонал больницы пытается снизить этот риск, меняя места на теле, где вводятся капельницы.
Продолжение
Другие факторы, которые повышают ваши шансы на наличие этого состояния, включают:
Как это диагностируется?
Врач сначала спросит о ваших симптомах и осмотрит вены у поверхности кожи.Они также могут проводить такие тесты, как:
Дуплексное ультразвуковое исследование. В этом безболезненном визуализирующем тесте нет излучения, как в рентгеновском. Он использует звуковые волны для создания изображения ваших ног. Врач намазывает теплый гель на вашу кожу, а затем проводит палочкой по тому месту, где, по его мнению, находится сгусток. Жезл посылает звуковые волны в ваше тело. Эхо поступает на компьютер, который делает снимки ваших кровеносных сосудов, а иногда и сгустков крови.
Продолжение
Радиолог просмотрит изображения и отправит отчет вашему лечащему врачу или врачу, который запросил УЗИ.
Продолжение
Тест D-димера. Это анализ крови для поиска белка, называемого D-димером, который образуется при разрушении сгустка крови. Ваш врач назначит этот тест, если посчитает, что у вас опасный сгусток, например тромбоз глубоких вен (ТГВ) или тромбоэмболия легочной артерии (ТЭЛА).
Если у вас высокий уровень D-димера, это может означать, что сгусток разрушается. Если ваши результаты отрицательные, это означает, что у вас, вероятно, нет сгустка. Но даже если результаты положительные, это еще не значит, что у вас тромб.Ваш врач, вероятно, назначит дополнительные анализы, чтобы убедиться.
Венография. Если результаты вашего ультразвукового исследования нечеткие, ваш врач воспользуется этим тестом, чтобы получить картину того, как кровь течет по вашим венам. Они введут тебе краситель в вену. Изображение появится на рентгеновском снимке. Возможные побочные эффекты включают боль и аллергическую реакцию на краситель.
МР-ангиография (МРА). Этот тест позволяет получить детальное изображение ваших вен с помощью большого аппарата МРТ. Ваш врач введет вам в вены специальный краситель.Это позволит им увидеть ваши кровеносные сосуды. Они также смогут увидеть все, что выглядит необычно, например, образование бляшек в ваших артериях.
КТ. Если ваш врач обеспокоен тем, что сгусток из глубоких вен переместился в легкое, он может назначить этот тест, чтобы получить лучшее изображение.
Как лечат тромбофлебит?
Большинство случаев тромбофлебита мелких вен проходят сами собой через неделю или две. Но в редких случаях закупорка вен может привести к инфекции.Они могут даже вызвать повреждение тканей из-за нарушения нормального кровообращения.
Если вам нужно лечение, ваш врач, вероятно, даст вам что-нибудь для снятия отека и боли. Они могут порекомендовать вам держать ногу поднятой или принимать безрецептурный аспирин или ибупрофен. Они также могут посоветовать вам прикладывать тепло к пораженной ноге на 15–30 минут два – три раза в день.
Продолжение
Антибиотики. Вы можете получить их, если плохое кровообращение приведет к инфекции.
Разжижители крови. Эти лекарства обычно используются в более тяжелых случаях. Вы можете вводить себе гепарин и эноксапарин (Lovenox) дома через уколы под кожу. Они помогают предотвратить увеличение сгустка. Возможно, вам также придется принимать пероральный препарат, такой как варфарин (кумадин), в течение нескольких месяцев или дольше, чтобы сгустки не возвращались. Ваш врач будет регулярно сдавать вам анализы крови, чтобы убедиться, что лекарства работают.
Продолжение
Также доступны новые разбавители крови, такие как прямые ингибиторы тромбина и ингибиторы фактора Ха.Но врачи обычно не рекомендуют их в качестве основного средства лечения тромбофлебита, потому что они стоят дороже и могут вызвать неконтролируемое кровотечение. Они включают апиксабан (Eliquis), дабигатран (Pradaxa), эдоксабан (Savaysa) и ривароксабан (Xarelto).
Чулки компрессионные. Врач может сказать вам, что вам нужно носить эти толстые чулки от пальцев ног до колен. Они улучшают приток крови к ногам и снимают отеки. Вы могли услышать, что их называют опорным шлангом.
Фильтр. Он может вам понадобиться, если есть высокий риск повреждения тканей или если сгусток возвращается. Если у вас образовался сгусток в глубокой вене на ноге и вы не можете принимать антикоагулянты, ваш врач может порекомендовать фильтр для нижней полой вены (НПВ). Полая вена — это главная вена живота. Фильтр IVC предотвращает отрыв сгустков в ногах и их попадание в легкие. Для этого лечения вам понадобится операция.
Удаление варикозного расширения вен. Это может помочь с венами, вызывающими боль или повторяющийся тромбофлебит.Для удаления длинной вены врач делает небольшие надрезы. На кровообращение не влияет. Более глубокие вены могут пропускать больше крови.
Осложнения
Они редки, но могут иметь:
Легочная эмболия. Если сгусток разорвется, он может переместиться в легкие и заблокировать артерию. Это состояние может быть опасным для жизни.
Постфлебитический синдром. Он может появиться через несколько месяцев или лет после ТГВ. Это часто вызывает боль, отек и чувство тяжести в пораженной ноге или руке.Вы могли слышать это как посттромботический синдром, синдром венозного застоя или хроническую венозную недостаточность.
Можно ли это предотвратить?
Длительные поездки или перелеты — основная причина образования тромбов. Чтобы их предотвратить:
- Прогуляйтесь. Вставайте на прогулку каждый час.
- Продолжайте движение. Не сиди так просто. Согните лодыжки. Или прижимайте ноги к полу или подставке для ног примерно 10 раз в час.
- Не затягивайте. Не носите тесную одежду.
- Избегайте обезвоживания. Пейте много жидкости, но избегайте алкоголя.
Срединные венозные катетеры — младенцы: MedlinePlus Medical Encyclopedia
ПОЧЕМУ ИСПОЛЬЗУЕТСЯ СРЕДНИЙ ВЕНОЗНЫЙ КАТЕТЕР?
Срединный венозный катетер используется, когда младенцу требуется внутривенное введение жидкости или лекарства в течение длительного периода времени. Обычные капельницы действуют от 1 до 3 дней, и их нужно часто менять. Катетеры средней линии можно использовать от 2 до 4 недель.
Катетеры средней линии в настоящее время часто используются вместо:
Поскольку катетеры средней линии не выходят за пределы подмышечной впадины, они считаются более безопасными.Однако могут быть некоторые препараты для внутривенного введения, которые нельзя вводить через срединный катетер. Кроме того, не рекомендуется брать кровь из среднего катетера, в то время как их можно использовать для других типов венозных катетеров. Можно провести забор из катетера по средней линии, если приложить очень легкое давление и использовать особую технику.
КАК УСТАНАВЛИВАЕТСЯ СРЕДНИЙ КАТЕТЕР?
Катетер по средней линии вводится в вены руки, ноги и иногда в кожу головы младенца.
Поставщик медицинских услуг:
- Поместит младенца на стол для осмотра
- Обученный персонал поможет ему успокоить ребенка
- Онемеет область, в которую будет помещен катетер
- Очистить кожу младенца средством для уничтожения микробов лекарство (антисептик)
- Сделайте небольшой хирургический разрез и введите полую иглу в небольшую вену на руке, ноге или коже черепа
- Введите срединный катетер через иглу в большую вену и удалите иглу
- Перевяжите область где был установлен катетер
КАКОВЫ РИСКИ ИМЕЕТСЯ СРЕДНИЙ КАТЕТЕР?
Риск катетеризации средней вены:
- Риск инфицирования невелик.Чем длиннее средний катетер, тем выше риск.
- Кровотечение и синяк в месте введения.
- Воспаление вены (флебит).
- Катетер может сместиться и выйти из вены, если ребенок много двигается.
- Жидкость из катетера может просочиться в ткани, что приведет к отеку и покраснению.
- Очень редко катетер может сломаться внутри вены.
Тромбофлебит, скрывающийся под KILT — клинический случай 40-летнего наблюдения за тромбозом почечных вен новорожденных | BMC Pediatrics
Этот случай примечателен во многих отношениях.Во-первых, открытие аномалии НПВ было случайным, и компьютерные томографии были вызваны одышкой у пациента и подозрением на тромбоэмболию легочной артерии; во-вторых, это подчеркивает более общую неосведомленность об этом состоянии, поскольку гематологи диагностировали нормальную лабораторную тромбофилию, а ангиологи — посттромботический синдром на обеих ногах, а исследование брюшной полости не проводилось; в-третьих, случай демонстрирует исход после тромбоза почечной вены у новорожденного и отсутствие длительной антикоагуляции в это время; и, наконец, долгосрочное наблюдение более 40 лет в этом случае является уникальным, и мы не нашли подобного случая в литературе.
Пороки развития НПВ редки и встречаются у 0,3–0,5% у здоровых людей, и было показано, что примерно у 0,0005–1% в общей популяции и у 5% идиопатических тромбозов в возрасте до 30 лет атрезия НПВ (НПВК) ) отвечает за тромбоз [9, 10]. Как и в данном случае, когда первый ТГВ был диагностирован в 18 лет, пациенты с тромбозом глубоких вен (ТГВ) и НПВХ значительно моложе (25 ± 6 лет), чем пациенты без (53 ± 19 лет) [15], и двусторонний ТГВ. распространено [10].
Об этиологии IVCA известно очень мало. Считается, что за этот порок ответственны два механизма: эмбриональный дизонтогенез между 6-8 неделями беременности [16, 17] или внутриутробный или перинатальный тромбоз [3,4,5,6,7,8]. Здесь предполагается связь между тромбозом почечной вены у новорожденного и IVCA, что дополнительно подтверждает результаты различных предыдущих отчетов [3,4,5,6,7,8]. Неудивительно, что этиологию IVCA в целом сложно установить, поскольку IVCA в основном остается бессимптомным до появления DVT и лишь изредка приводит к различным неспецифическим симптомам, таким как боль в пояснице или животе, в основном после интенсивной физической нагрузки, или в основном двустороннее варикозное расширение или отек ног [16].
Мы представляем уникальное продолжительное наблюдение. Поразительно, что несмотря на неоднократное участие врачей, диагноз IVCA оставался невыявленным до зрелого возраста, несмотря на наличие в анамнезе тромбоза почечной вены у новорожденного. Ясно, что осознание тромбоза почечной вены пропало в сознании пациента и его родителей, когда произошел переход от педиатрической медицины к медицине для взрослых. В нем подчеркивается важность документирования неонатального события и информации пациента, родителей и врачей в начале, а также во время последующего наблюдения.Поскольку ТГВ ног чаще всего диагностируется в молодом зрелом возрасте [15], информация в литературе о педиатрических антецедентах скудна [8,9,10,11, 14,15,16]. Здесь, после долгих наблюдений, разрыв был наконец ликвидирован.
В 2002 году была предложена аббревиатура «синдром KILT» для обозначения аномалий почек и нижней полой вены с тромбозом ног [13]. С тех пор в нескольких публикациях упоминался этот синдром, хотя большинству он все еще неизвестен [18,19,20,21,22,23,24]. Мы представляем обзор литературы с описаниями случаев, которые соответствуют аббревиатуре KILT (Таблица 1).Случаи в этих отчетах отражают молодой возраст на момент постановки диагноза ТГВ (в среднем 29 лет, диапазон 11–54 лет). В 7 и 9 отчетах о случаях, включая настоящий случай, правая и левая почка были атрофированы соответственно. Напротив, в обзоре IVCA и DVT правая почка поражалась несколько чаще (4,9 и 2,4% для правой и левой почки, соответственно) [29]. Общими чертами в этих случаях являются ТГВ в качестве основного симптома, в основном консервативная медикаментозная терапия и в целом только кратковременное наблюдение.Для обнаружения IVCA наиболее точными методами считаются КТ с контрастированием или МРТ, так как ультразвук ограничен габитусом, кишечными газами и потому, что сосуды брюшной полости не могут быть сдавлены [14, 16, 30]. Также рекомендуется бессрочная антикоагулянтная терапия и ношение медицинских компрессионных чулок [12, 16, 20]. В отдельных случаях острого ТГВ на фоне IVCA успешно применялись эндоваскулярные подходы, такие как катетер-направленный тромболизис и стентирование [16, 30, 31, 32].Хирургия предназначена для случаев с тяжелыми симптомами [32,33,34,35,36]. Наконец, при правильной и непрерывной антикоагуляции долгосрочный прогноз относительно продолжительности жизни хороший [16]. Однако данных слишком мало, чтобы сделать прогноз более сильным, а риск значительного бремени заболеваемости высок. Как и в нашем случае, заболеваемость может увеличиваться с возрастом, и, следовательно, тщательное наблюдение в течение всей жизни является обязательным.
Таблица 1 Зарегистрированные в литературе случаи DVT, IVCA и атрофической почки, совместимые с KILT-синдромом
Следует отметить, что при DVT с IVCA легочная эмболия из-за тромбоза глубоких вен ног маловероятна из-за анатомической ситуации [14 , 16]; исключения редки [12, 37,38,39].В нашем случае тромбоэмболии легочной артерии не обнаружено, а одышка разрешилась спонтанно. Можно предположить, что одышка была вызвана уменьшением венозного оттока, что привело к уменьшению преднагрузки сердца. Наконец, предполагается повышенная распространенность наследственных нарушений свертывания крови [29], но тщательное лабораторное обследование на тромбофилию в данном случае было отрицательным.
Синдром KILT — редкое явление, и выводы основаны на имеющейся ограниченной литературе, а также на патофизиологических соображениях.Предполагается, что при так называемом идиопатическом тромбозе у молодого пациента <30 лет без тромбофилии или явных факторов риска (иммобилизация, контрацептивы, травмы) также следует учитывать сосудистую мальформацию тазовой / центральной венозной системы, особенно если повышенная физическая нагрузка предшествует ТГВ [16, 40]. КТ с контрастированием и МРТ - методы выбора. Рекомендуется длительная антикоагулянтная терапия, а данные о новых пероральных антикоагулянтах ограничены. Наиболее важным и, как показано в данном случае, является полная информация о пациенте и его родителях во время тромбоза почечной вены, чтобы обеспечить правильное лечение возможных осложнений на протяжении всей жизни, а в случае возникновения ТГВ в раннем взрослом возрасте - тщательное обследование предыдущая история болезни, ориентированная на раннее детство.Единственная цена, которую это требует, - это время, а польза может заключаться в предотвращении дальнейших осложнений с помощью пожизненной антикоагуляции. Необходимы дальнейшие исследования, чтобы предоставить более широкую и убедительную основу для медицинского обследования и ведения пациентов с синдромом KILT или вторичным тромбозом из-за атрезии НПВ.
Сгустки крови и беременность
Сгусток крови (также называемый тромбозом) — это масса или комок крови, который образуется, когда кровь превращается из жидкости в твердую. В организме обычно образуются сгустки крови, чтобы остановить кровотечение после царапины или пореза.Но иногда сгустки крови могут частично или полностью блокировать кровоток в кровеносном сосуде, таком как вена или артерия.
Сгусток крови может образоваться у любого человека, но вы подвержены более высокому риску образования сгустка крови во время беременности и до 3 месяцев после рождения ребенка. Большинство женщин с нарушениями свертываемости крови беременны здоровыми. Но эти условия могут вызвать проблемы у некоторых беременных. В тяжелых случаях они могут стать причиной смерти как мамы, так и малыша. Но тестирование и лечение могут помочь защитить и спасти как вас, так и вашего ребенка.
Если вы беременны или пытаетесь забеременеть и у вас в прошлом были проблемы со сгустками крови, сообщите об этом своему врачу на осмотре до зачатия (до беременности) или при первом осмотре во время беременности.
Если у вас или у кого-то из членов вашей семьи, например, у вашего родителя, брата или сестры, были проблемы со сгустками крови, поговорите со своим врачом. В вашей семье могут образоваться тромбы. Вы также можете поговорить со своим врачом о сдаче анализа крови, чтобы узнать, есть ли у вас тромбофилия.Это состояние здоровья, которое увеличивает ваши шансы на образование аномальных тромбов. Некоторым беременным женщинам с тромбофилиями требуется лечение лекарствами, называемыми разжижителями крови. Они не дают сгусткам увеличиваться в размерах и предотвращают образование новых сгустков.
Почему беременные женщины подвергаются большему риску образования тромбов?
У беременных женщин вероятность образования тромба в 5 раз выше, чем у небеременных. Это может быть потому, что:
- Когда вы беременны, ваша кровь легче свертывается, что снижает кровопотерю во время родов.
- У беременных женщин кровь может меньше течь к ногам на более поздних сроках беременности, потому что растущий ребенок давит на кровеносные сосуды вокруг вашего таза.
- Во время беременности вы можете меньше двигаться или испытывать неподвижность (мало двигаться), например, когда вы находитесь в постельном режиме или восстанавливаетесь после родов.
По каким еще причинам люди могут подвергаться риску образования тромбов?
Некоторые вещи повышают вероятность образования тромба у вас, чем другие.Это так называемые факторы риска. Наличие фактора риска не означает, что у вас обязательно будет тромб. Но это может увеличить ваши шансы. Поговорите со своим врачом о том, что вы можете сделать, чтобы снизить риск.
Факторы риска образования тромбов включают:
- Наличие определенных заболеваний, таких как тромбофилия, высокое кровяное давление, диабет, избыточный вес или ожирение. Семейная история проблем со свертыванием крови также увеличивает ваши шансы на образование тромбов.
- Прием определенных лекарств, например противозачаточных таблеток или гормонов эстрогена. Эти лекарства могут увеличить риск свертывания крови. Если у вас были проблемы со сгустками крови или тромбофилиями, или если у вас семейный анамнез этих заболеваний, противозачаточные таблетки могут быть небезопасными для вас. Поговорите со своим врачом о других вариантах контроля над рождаемостью.
- Курение. Курение повреждает слизистую оболочку кровеносных сосудов, что может привести к образованию тромбов.
- После операции, например, кесарева сечения (также называемого кесаревым сечением).Кесарево сечение — это операция, при которой ваш ребенок рождается через разрез, который врач делает вам на животе и в матке. Американский колледж акушеров и гинекологов (ACOG) рекомендует врачам предотвращать образование тромбов у женщин во время кесарева сечения. Это может включать использование компрессионных устройств, которые оказывают давление на ваши ноги, чтобы поддерживать кровоток во время кесарева сечения.
- Обезвоживание. Это означает, что в вашем теле недостаточно воды. Обезвоживание приводит к сужению кровеносных сосудов и сгущению крови, что увеличивает вероятность образования тромбов.
- Не особо много двигаюсь. Это может быть связано с тем, что вы соблюдаете постельный режим во время беременности, восстанавливаетесь после операции или несчастного случая. Пребывание в неподвижности в течение длительного времени может привести к ухудшению кровотока, что повышает вероятность образования тромбов. Даже сидение в течение длительного времени, например, при поездке на машине или самолете в течение 4 часов или более, может увеличить ваши шансы на образование тромба.
- Рождение ребенка. У вас больше шансов получить тромб в первые 6 недель после родов, чем у женщин, которые недавно не рожали.
Какие проблемы могут вызвать тромбы во время беременности?
Если у вас сгусток крови или вид тромбофилии, называемый антифосфолипидным синдромом (также называемый APS), у вас может быть больше шансов иметь осложнения, которые могут повлиять на ваше здоровье и здоровье вашего ребенка, в том числе:
Тромбы в плаценте. Плацента растет в матке (матке) и снабжает ребенка пищей и кислородом через пуповину. Сгусток крови в плаценте может остановить приток крови к ребенку и нанести ему вред.
Сердечный приступ. Это обычно происходит, когда сгусток крови блокирует приток крови и кислорода к сердцу. Без крови и кислорода сердце не может хорошо перекачивать кровь, и пораженная сердечная мышца может умереть. Сердечный приступ может привести к длительному повреждению сердца или смерти.
Ограничение внутриутробного роста (также называемое ЗВУР). Это когда ваш ребенок плохо растет в утробе матери.
Выкидыш. Выкидыш — это когда ребенок умирает в утробе матери до 20 недели беременности.
Плацентарная недостаточность. Это когда плацента не работает должным образом, поэтому ребенок получает меньше еды и кислорода.
Преэклампсия. Это состояние, которое обычно возникает после 20-й недели беременности или сразу после беременности. Это когда у беременной женщины есть белок в моче и высокое кровяное давление.
Преждевременные роды. Это когда ваш ребенок родился до 37 недели беременности.
Тромбоэмболия легочной артерии (также называемая ПЭ). Эмболия — это сгусток крови, который перемещается из того места, где он образовался, в другое место тела. Когда сгусток перемещается в легкое, это ПЭ. ПЭ может вызвать низкий уровень кислорода в крови и повредить органы вашего тела. Это чрезвычайная ситуация и основная причина смерти во время беременности. Признаки и симптомы ПЭ могут включать:
- Проблемы с дыханием
- Быстрое или нерегулярное сердцебиение
- Боль в груди
- Обморок
- Кашляет кровью
Мертворождение. Это когда ребенок умирает в утробе матери до рождения, но после 20 недель беременности.
Инсульт. Это происходит, когда сгусток крови блокирует кровеносный сосуд, по которому кровь поступает в мозг, или когда кровеносный сосуд в головном мозге лопается. Беременность и роды вызывают инсульты примерно у 8 из 100 000 женщин. Инсульт может нанести серьезный вред телу или привести к смерти.
Тромбоз. Это происходит, когда в кровеносном сосуде образуется сгусток крови, блокирующий кровоток.Чаще всего это происходит в глубоких венах ног, но может быть и в других частях тела:
- Тромбоз церебральных вен (также называемый ЦВТ). Это происходит, когда в вене головного мозга образуется тромб. CVT может привести к инсульту. Признаки и симптомы включают головную боль, проблемы со зрением и судороги.
- Тромбоз глубоких вен (также называемый ТГВ). Это происходит, когда тромб образуется в вене глубоко в теле, обычно в голени или бедре. ТГВ можно диагностировать с помощью УЗИ или других методов визуализации.Признаки и симптомы могут включать тепло и болезненность в области вены, а также боль, отек или покраснение кожи в пораженной области.
Венозная тромбоэмболия (также называемая ВТЭ). Это происходит, когда тромб отрывается и перемещается через кровь к жизненно важным органам, таким как мозг, легкие или сердце. Это состояние включает ТГВ и ПЭ. ВТЭ, блокирующие кровеносные сосуды в головном мозге или сердце, могут вызвать инсульт или сердечный приступ.
Как лечат эти состояния?
Ваш поставщик медицинских услуг может использовать такие тесты, как ультразвуковое исследование или магнитно-резонансная томография (также называемая МРТ), чтобы выяснить, есть ли у вас бляшки или условия свертывания.Ультразвук использует звуковые волны и экран компьютера, чтобы сделать снимок ребенка в утробе матери. При МРТ используются магниты и компьютеры, чтобы получить четкое изображение внутренней части тела. Эти тесты безболезненны и безопасны для вас и вашего ребенка.
Если вы беременны и у вас есть проблемы со свертыванием крови, вам, возможно, придется проходить дородовые осмотры чаще, чем женщинам, у которых нет таких состояний. Во время этих посещений ваш врач проверяет ваше кровяное давление и может использовать другие тесты, например анализы крови, для контроля вашего здоровья.
Ваш врач также проверяет здоровье вашего ребенка в утробе матери, используя такие тесты, как:
- Ультразвук для проверки роста и развития вашего ребенка. Она может использовать специальный вид ультразвука, называемый допплером, чтобы проверить кровоток вашего ребенка в пупочной артерии, кровеносном сосуде в пуповине. Пуповина соединяет малыша с плацентой. Он переносит пищу и кислород от плаценты к ребенку.
- Мониторинг сердечного ритма плода (также называемый нестрессовым тестом или NST). Этот тест проверяет частоту сердечных сокращений вашего ребенка в утробе матери и определяет, как изменяется частота сердечных сокращений, когда ваш ребенок двигается. Ваш врач использует этот тест, чтобы убедиться, что ваш ребенок получает достаточно кислорода.
Во время беременности ваш врач может прописать вам антикоагулянт, называемый гепарином (низкомолекулярный гепарин или нефракционированный гепарин). Если у вас есть APS, ваш врач может посоветовать вам принимать гепарин вместе с аспирином в низких дозах. Ваш врач также может направить вас к гематологу. Это врач, который занимается лечением заболеваний крови.
После родов врач может продолжить лечение гепарином. Или она может лечить вас препаратом для разжижения крови, называемым варфарином. Варфарин можно безопасно принимать после беременности, даже если вы кормите грудью. Варфарин небезопасно принимать во время беременности, поскольку он может вызвать врожденные дефекты.
Не принимайте комбинированные гормональные методы контроля рождаемости в течение первых 21–42 дней после родов. Риск ТГВ наиболее высок в первые 21 день.
Как я могу безопасно идти на прием к врачу во время пандемии COVID-19?
Во время пандемии коронавируса 2019 г. (COVID-19) количество посещений для дородового наблюдения может измениться.Спросите своего поставщика, как он будет следить за вашим здоровьем и проводить необходимые вам анализы, защищая вас и вашего ребенка от COVID-19.
Провайдеры принимают меры для предотвращения распространения COVID-19 с помощью телездравоохранения или телемедицины. Телездравоохранение или телемедицина — это визиты к врачу, при которых вы разговариваете со своим поставщиком услуг по телефону или посредством видеозвонка, вместо того, чтобы идти к нему в офис. Для телемедицинского визита вам понадобится телефон, планшет или компьютер, а в некоторых случаях вам может потребоваться доступ к Интернету.Сообщите своему провайдеру, если вы не можете посещать телемедицину из-за отсутствия оборудования или по любой другой причине. Задайте любые вопросы, которые могут у вас возникнуть, о том, как проходить УЗИ и другие анализы, избегая при этом заражения COVID-19.
Что я могу сделать, чтобы снизить риск образования тромбов?
- Знайте признаки и симптомы тромба. На пораженной конечности, например, ноге или руке, вы можете заметить отек, боль или нежность, которые не были вызваны травмой, теплоту кожи при прикосновении или покраснение и изменение цвета.Обратитесь к своему поставщику, если у вас возникнут какие-либо из этих симптомов.
- Поговорите со своим провайдером о своем риске. Если у вас или члена семьи, например, у родителей, брата или сестры, раньше были сгустки крови, сообщите об этом своему врачу.
- Двигайтесь или растягивайтесь в длительных поездках. Если вы сидите в поездке более 4 часов, постарайтесь часто двигать ногами. Если вы можете ходить, вы можете это сделать. Если у вас не получается, вы можете попробовать растяжку ног сидя, например, вытягивать ноги прямо и двигать лодыжками, чтобы двигать пальцами ног к себе и от себя.Вы также можете подтянуть колено к груди и удерживать его руками в течение 15 секунд.
- Следуйте другим советам путешественникам, чтобы снизить риск образования тромбов. К ним относятся употребление большого количества жидкости, например воды, ношение свободной одежды или ношение специальных чулок, сжимающих ноги ниже колена. Перед тем, как попробовать эти чулки, поговорите со своим врачом.
- Следуйте инструкциям врача во время беременности и после родов. Ваш поставщик медицинских услуг может прописать вам лекарства, например, разжижители крови, или попросить вас пройти дополнительные дородовые осмотры.
Дополнительная информация
Последнее обновление: февраль 2020 г.
Индийская педиатрия — редакционная
Абсцесс печени с дебютом в неонатальном периоде
серьезное расстройство, о котором сообщалось редко. Диагноз
неонатальный абсцесс печени тяжелый и требует высокого индекса
подозрение (1). Насколько нам известно, тромбофлебит воротной вены
и формирование портальной каверномы у новорожденного еще не зарегистрировано
осложнение абсцесса печени новорожденного.Представляем новорожденного с
абсцесс печени, у которого развился тромбоз воротной вены и воротной вены
кавернома во время медикаментозной терапии.
Отчет о болезни
28-дневная новорожденная женщина поступила в
неонатального отделения нашей больницы с жалобами на полноценную
лихорадка в течение 7 дней и постепенно увеличивающееся вздутие живота,
вялость и снижение кормления в течение 2 дней. Ребенка родила нижняя
сегментное кесарево сечение 27-летней матери в доме престарелых.Дородовой и перинатальный периоды протекали без осложнений. Клиническое обследование в
при поступлении выявили лихорадку (39С), раздражительность, бледность, тахипноэ и
тахикардия. Живот растянут и напряжен. Печень была твердой и
пальпируется на 8 см ниже реберного края по правой срединно-ключичной линии с
пролёт 10 см. Селезенка пальпировалась на 2 см ниже реберного края вдоль
селезеночная ось.
При обследовании скрининг на сепсис положительный
20% бандемии и 18 мм microESR за один час.Функциональные пробы печени были
в пределах нормы. Ультрасонография показала гепатомегалию с
гетероэхогенная масса 5 см 4 см 3 см, с очаговыми гиперэхогенными участками, в
правая доля печени. Поражение было в основном кистозным.
Остальные органы брюшной полости в норме.
Возможности инфантильной гемангиоэндотелиомы,
гепатобластома и абсцесс печени. Контраст повышен
компьютерная томография верхней части живота выявила гепатомегалию с множественными
четко очерченное, многосептированное гиподенсное поражение разного размера в обоих
доли печени, самая большая размером 4.2 см 3,4 см в правой доле
( Рис. 1 ). После введения внутривенного контраста присутствие
улучшения были отмечены в стенах и внутренних перегородках
поражения. Диагностика абсцесса печени проведена под контролем УЗИ.
было произведено вскрытие абсцесса, выявившее густой гной. 2 мл гноя было
изъяты из которого выросли Staphylococcus aureus , чувствительные к
ванкомицин и цефотаксим. Культура крови также показала то же самое.
организм.Младенец лечился ванкомицином и цефотаксимом в течение 6 лет.
недель. В течение 3 недель температура постепенно снижалась, и ребенок стал
афебрилитет к 25-му дню лечения. Повторное ультразвуковое исследование, при
недельный интервал показал постепенное уменьшение размера абсцесса. В день 40 г.
во время лечения ультразвуковое исследование не выявило определенного абсцесса
с несколькими небольшими рассеянными очагами кальцификации в паренхиме печени. Портал
вена, которая была нормальной на предыдущих УЗИ, была тромбирована и
Вокруг него была видна портальная кавернома ( Рис. 2 ).Селезенка и селезенка
вены в то время были в норме. Ребенок выписан после завершения
подчеркнули необходимость антибактериальной терапии и регулярного наблюдения.
| Рис. 1. Компьютерная томография печени, показывающая множественные |
| Фиг.2. Сонограмма верхней части живота, показывающая |
Обсуждение
Абсцесс печени в неонатальном периоде встречается редко, но
серьезное расстройство. Обычно это отмечается как случайная находка в
младенцы, умирающие от сепсиса (2). Большинство абсцессов печени у новорожденных
несколько.Диагноз абсцесса печени новорожденного чрезвычайно высок.
сложно, особенно когда связано с серьезными проблемами (3).
Пациенты, о которых ранее сообщалось, имели острый фульминантный курс.
и генерализованный сепсис (1). Возможные факторы риска включают пуповину.
венозная канюляция, сепсис, абдоминальная хирургия и некротический энтероколит.
Бактериемия одновременно или предшествующая диагнозу печеночной
абсцесс отмечается в половине случаев. Бактерии, выделенные из новорожденных
абсцессы печени включают Staphylococcus spp., Streptococcus spp.,
грамотрицательные палочки и Hemophillus parainfluenzae (4). Амебный
Абсцесс печени у новорожденных встречается крайне редко. Были заблудшие
сообщения о случаях амебного абсцесса печени в литературе (5). Амебная печень
абсцесс проявляется высокой температурой и болезненной гепатомегалией, и
диагноз устанавливается по повышенным титрам непрямого глютинации гемагглютинации.
и ультрасонография печени. В нашем случае Staphylococcus aureus
был изолирован как из крови, так и из абсцесса печени.
Лихорадка, вздутие живота, гепатомегалия, аномалия
газовая картина в правом подреберье, высота и ограничение
движение правой диафрагмы и правосторонний плевральный выпот — некоторые
описанных проявлений (6). У нашего пациента поднялась температура, брюшная
вздутие живота и гепатомегалия. Диагностика абсцесса печени может показаться
основываются главным образом на высоком индексе подозрительности у новорожденных с сепсисом.
Исследования функции печени, как в нашем случае, не помогают
диагноз (3).КТ и УЗИ печени — самые чувствительные
диагностические тесты при обнаружении абсцесса печени (6). На ультразвук
абсцессы выглядят как плохо очерченные гипоэхогенные поражения с
неоднородные гетероэхогенные участки. Хотя ультразвук неинвазивен и
легкодоступная процедура, но менее чувствительна при обнаружении мелких
множественные абсцессы (7). Результаты ультразвукового исследования не являются диагностическими для
абсцесс печени, поскольку аналогичные результаты наблюдаются в случаях гепатобластомы,
инфантильная гемангиоэндотелиома и мезенхимальная гемартома при одиночном лечении
и в случаях вторичных нейробластом, если имеются множественные поражения.
видимый.Такие же трудности наблюдались при диагностике абсцесса печени у наших
случай на УЗИ. Когда ультразвук не помогает, может помочь компьютерная томография.
в подтверждении диагноза (7). Характерный вид CT:
это хорошо описанная масса с низким затуханием с
усиливающий контраст ободок. Мультилокуляция — полезный признак, когда она присутствует,
как в нашем случае.
Лечение абсцесса печени включает диагностику
или терапевтическое дренирование абсцесса с помощью игольной аспирации и внутривенного
антибактериальная терапия в течение 4-6 недель.Сделали диагностическую аспирацию гноя
из самой большой полости абсцесса и лечили ребенка консервативно
внутривенные антибиотики в течение 6 недель.
Тромбоз воротной вены и образование портальной каверномы
у новорожденного есть еще не зарегистрированное осложнение неонатального печеночного
абсцесс в английской литературе. Только одно сообщение о двух случаях
абсцессы печени, развивающиеся во время лечения тромбозом воротной вены.
имеется во французской литературе (8).Развивающаяся воротная вена новорожденного
Сообщалось также о тромбозе после обменного переливания крови (9).
Различные причины тромбоза воротной вены у детей перечислены в
литературы, но у новорожденных катетеризация пупочной вены и сепсис
вовлечены самые общие причины. Однако в проспективном исследовании
обнаружить тромбоз воротной венозной системы после пупочной вены
катетеризации и сепсиса у 47 детей такого осложнения не было.
наблюдается (10).
Закупорка воротной вены приводит к развитию
коллатеральные каналы вокруг него, которые, как правило, поддерживают гепатопетальный
кровотока, но прогрессивно приводит к развитию портальной гипертензии на 3-5
возраст. Эти боковые каналы выглядят как кавернозные.
трансформация воротной вены на допплеровском УЗИ. В большинстве случаев
тромбоза воротной вены коварны и бессимптомны в начале с
диагностика возможна только на более поздних стадиях, когда особенности портала
артериальная гипертензия очевидна клинически.Так как начало коварное с поздним
признание, следовательно, не играет роли тромболитической или антитромботической терапии в
лечение тромбоза воротной вены. Только один отчет о
успешная терапия тромбоза воротной вены новорожденного в течение 16 часов после
начало регионарной инфузии стрептокиназы описывается в
катетер в пупочную вену, который был оставлен на месте после замены
переливание (9). Этот метод лечения может быть неприменим для пожилых людей.
дети или новорожденные без доступа к пупочной или воротной вене, так как
в нашем случае.
Хотя тромбоз воротной вены встречается крайне редко
осложнение абсцесса печени у новорожденных, в этих отчетах указывается
необходимость повторного ультразвукового наблюдения абсцесса печени новорожденного
для проходимости воротной вены и регулярного наблюдения.
Авторы: SA отвечал за повседневную работу
уход за пациентом и подготовка сквозняков. НБМ был ответственным
для интерпретации данных, доработки проекта и будет действовать как
поручитель на бумагу.AG отвечал за интерпретацию
радиологического исследования и внесла свой вклад в составление документа.
Финансирование: Нет.
Конкурирующие интересы: не указаны.

 Воспаляются не сами вены, а ткани, находящиеся рядом. Как следствие, вена теряет целостность с внешней стороны.
Воспаляются не сами вены, а ткани, находящиеся рядом. Как следствие, вена теряет целостность с внешней стороны.