Коарктация аорты у детей и взрослых: симптомы, диагностика и лечение
Коарктация аорты — это врожденный порок крупнейшего сосуда человеческого организма. Суть его заключается в сужении просвета артерии на уровне изгиба (из дуги в нисходящий отдел).
Стеноз приводит к невозможности нормального тока крови по большому кругу. Значит, страдают как все органы и системы, так и само сердце.
Обнаруживается нарушение в первые же дни жизни, поскольку симптомы достаточно явственные, проявляются тяжелой клиникой.
Многие дети гибнут в первые же несколько месяцев от появления на свет. Без лечения шансов нет вообще, потому как речь о грозном пороке, ставящем крест на нормальной гемодинамике (кровотоке). Стремительно развивается сердечная недостаточность, ишемия всех тканей и органов.
Лечение строго хирургическое, срочное. Полного восстановления не дает, но повышает шансы на выживание.
Средняя продолжительность биологического существования у пациентов с описанным диагнозом — 30-45 лет. Бывает чуть больше.
Это не приговор, все зависит от качества текущей терапии, степени коррекции состояния.
Механизм образования
Коарктация аорты у детей — это врожденный порок. Точный патогенез не известен. Как показывают исследования, роль играют два фактора.
Первый — спонтанные нарушения внутриутробного развития в 1-й триместр. Сердце закладывается в начальном периоде, спустя несколько недель. Аорты тоже.
На данном этапе возникает случайное нарушение анатомического процесса. Связано это с негативными влияниями на мать во время беременности. От неправильного питания и курения, до приема спиртного, постоянных стрессов и наличия соматических патологий, особенно гормонального плана.
Второй вариант — хромосомные нарушения. Генетические болезни многообразны. Чаще это синдром Дауна, прочие встречаются чуть реже.
В такой ситуации коарктацией аорты дело не обходится. Возникает группа нарушения со стороны самого мышечного органа и прочих структур. Такие дети долго не живут за редкими исключениями.
Суть патологического процесса заключается в стенозе, то есть сужении просвета аорты на уровне перехода дуги в следующий отдел.
Итогом такого отклонения становятся три момента:
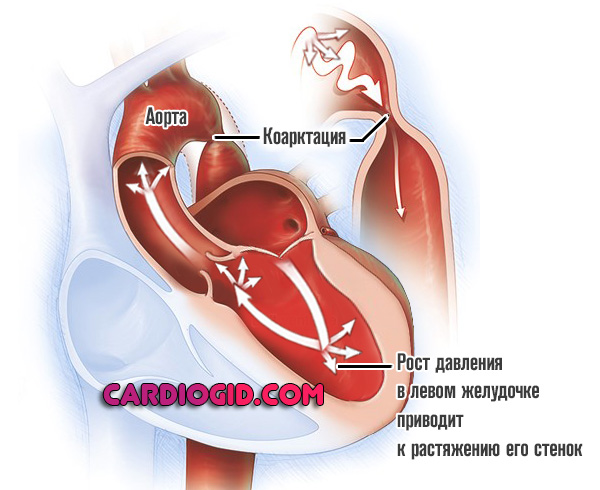
- Левый желудочек начинает работать активнее. Чтобы протолкнуть кровь нужно больше усилий. Это приводит к росту артериального давления выше уровня стеноза и того же показателя в камере мышечного органа.
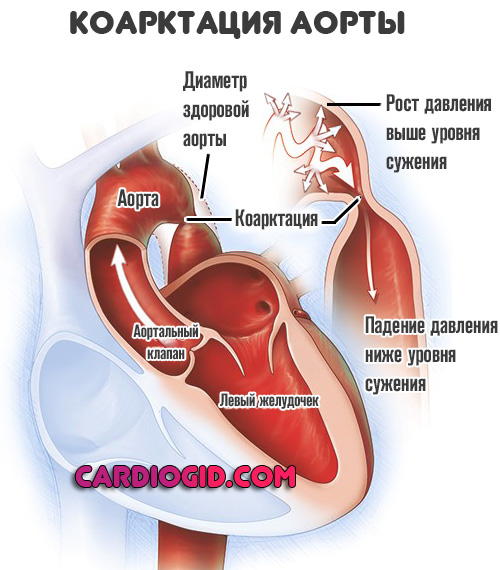
- Затем же возникает утолщение и растяжение стенок миокарда на местном уровне. Отсюда дальнейшее снижение сократительной способности мышечного слоя, невозможность нормальной работы и перемещения жидкой соединительной ткани. На стадии симптомы меняются, клиническая картина может затихнуть, но это ложное явление.
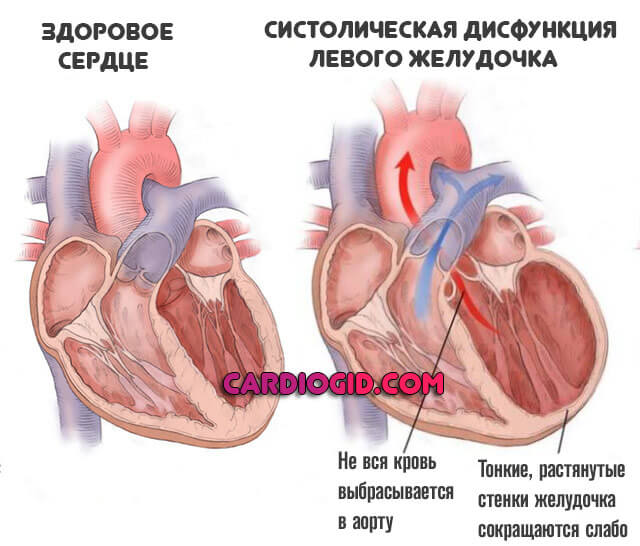
- Возникает систолическая дисфункция левого желудочка. Растянутая камера не способна сокращаться с нормальной силой. Давление выше уровня стеноза падает, а ниже опускается до критических отметок. В разы растет риск формирования аневризм, дистрофии и разрыва сосуда.
Этапы развития
Коарктация аорты у новорожденных, а затем взрослых пациентов проходит пять периодов с двумя пиками.
- Первый. Возраст до года. Это критический этап (первый пик). Он сопровождается выраженными нарушениями гемодинамики, кровь не питает системы, потому растет артериальное давление, возникают неврологические и почечные проявления. Дыхание грубо нарушено.
В этот период гибнет наибольшее число пациентов. До 70% детей с диагнозом не проживают и 6 месяцев. Нужна срочная операция.
- Второй. Адаптация. Клиническая картина сглаживается. Остается только пониженная толерантность к физической нагрузке, невозможность адекватной активности, одышка, боли в груди. При существенной тяжести порока, отсутствии коррекции ребенок может отставить в умственном и физическом развитии. Период продолжается до 5 лет.
- Третий. Компенсация. До 13 лет или чуть больше. Клиническая картина сходит на нет, остается легкая слабость. Организм способен восстановить нормальный кровоток своими силами. Но это временно.
- Четвертый. Субкомпенсация. До 21 года. Сопровождается болями в грудной клетке и незначительной одышкой. Симптомы нарастают по мере прогрессирования, которое уже трудно остановить. Дело идет к новому пику.
- Декомпенсация. До 30-45 лет жизни. Возникает второй пик с острой сердечной недостаточностью, снижением сократительной способности миокарда, полиорганной дисфункцией. Гибель практически неминуема.
Значит ли это, что шансов на восстановление нет? Не совсем. Вопрос решается в индивидуальном порядке.
Полностью вылечить заболевание нельзя, это правда. Но есть все шансы после операции скорректировать состояние медикаментозно, существенно замедлить прогрессирование и отсрочить наступление критической пятой фазы до глубокой старости.
Это требует больших усилий, но возможность присутствует. Все зависит от лечащего врача и стремления самого пациента к жизни.
Симптомы первой стадии
Признаки патологического процесса зависят от этапа развития.
Ранняя стадия протекает наиболее тяжело. Среди моментов:
- Рост массы тела. Не за счет жировых отложений. Это результат отека, увеличения печени и скопления жидкости в брюшной полости. Характеризуется неблагоприятным прогнозом, поскольку велика вероятность отказа органа, смерти в перспективе нескольких недель.
- Одышка. Ребенок не может нормально питаться. Приходится делать перерывы в кормлении. То же касается и физической активности вообще. Новорожденный старается меньше двигаться.
- Слабость, астения. Проявляются отсутствием выраженных эмоциональных реакций на раздражители. Пациент вялый, интерес к отражающему миру отсутствует. Ребенок мало плачет.
- Бледность кожных покровов и слизистых оболочек десен, прочих.
- Сонливость. Новорожденный спит больше обычного.
- Недостаточное физическое развитие. Страдают кости, мышцы. Набор полезного веса замедлен. Отклонение может достигать существенных значений.
Вторая стадия
Во вторую фазу проявления сглаживаются, становятся менее активными, но все еще присутствуют. Не обратить на них внимания невозможно:
- Одышка после незначительной физической нагрузки. Понижается толерантность к активности. Повысить ее искусственными методами невозможно, требуется комплексное лечение коарктации, восстановление гемодинамики. Ребенок существенно ограничен в выборе игровой деятельности.
- Слабость, сонливость. Как и на первом этапе. Способность к обучению снижена.
Патология ставит крест на нормальном физическом развитии. Оно происходит с задержками. - Бледность кожи, цианоз носогубного треугольника. Изменение оттенка слизистых оболочек.
- Возможно отставание в умственном, интеллектуальном развитии.
Третий этап
С 5 и до 13-14 лет протекает третья фаза патологии.
Это время полной компенсации состояния, когда симптомов как таковых почти нет.
Только в небольшой степени слабость, одышка и головные боли непонятного происхождения, регулярные. Ограничений так же нет, но толерантность к физической нагрузке повышается незначительно.
Четвертая стадия
Начиная с четвертой стадии клиническая картина постоянна и не меняется количественно. Качественно же — тяжесть проявлений постоянно увеличивается, параллельно прогрессированию коарктации.
- Боли в грудной клетке. Жгучие, давящие. Локализуются в центральной части или чуть левее. Возникают регулярно, проходит спонтанно спустя несколько минут. Помогает Нитроглицерин.
- Одышка. Сначала после незначительной физической нагрузки, а затем в покое.
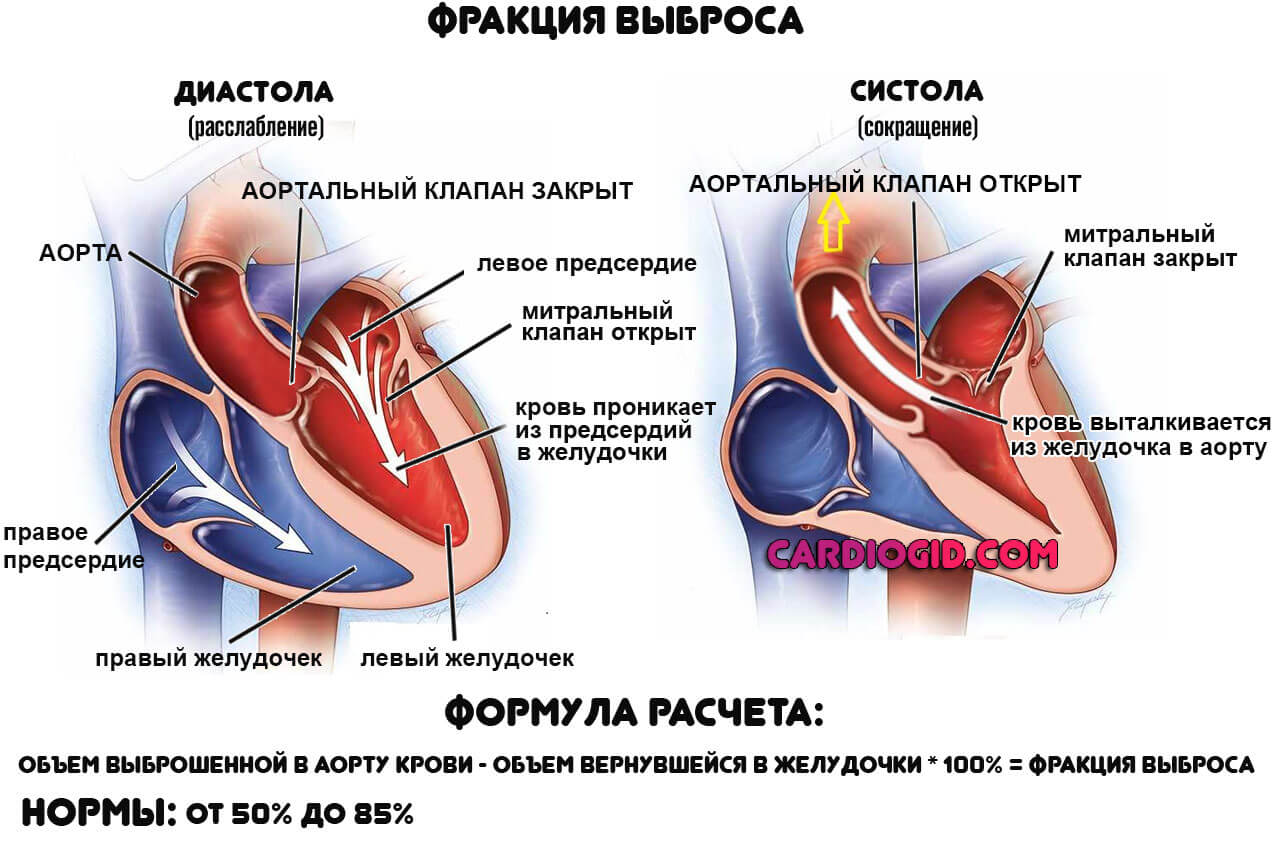
- Нарушения ритма. По типу брадикардии. Сердце не выдерживает, не способно работать в прежнем темпе. Отсюда снижение частоты сокращений, фракции выброса (отношение вытолкнутой в большой круг крови к вернувшейся к диастоле).
- Бледность кожных покровов и слизистых оболочек.
- Цианоз носогубного треугольника.
- Головные боли. Цефалгия. В затылочной и теменной областях. Тюкающая, сопровождает каждый удар сердца. Продолжает непродолжительное время. Возникает приступами.
- Вертиго. Невозможность нормальной ориентации в пространстве. Пациент занимает вынужденное положение тела. Головокружение существенно ухудшает качество жизни, возникает внезапно.
- Шум в ушах, также снижение остроты слуха, зрения.
- Судороги.
- Похолодание кончиков пальцев рук и ног.
- Ломкость сосудов. Кровотечения из носа, синяки непонятного происхождения.
- Кашель. По мере прогрессирования — с кровью. Нужно дифференцировать процесс с туберкулезом и раком легких. Они могут давать схожие проявления по всем направлениям.
- Онемение кожи, ощущение бегания мурашек (парестезия).
Клиническая картина яркая. Соответствует сердечной недостаточности.
Терминальная стадия
К терминальной фазе появляются симптомы внесердечного происхождения:
- Существенный рост артериального давления, падение количества суточного диуреза (объема мочи), боли в пояснице — итог почечной недостаточности.
- Дискомфорт в правом подреберье, тошнота, рвота, желтый оттенок кожных покровов, увеличение размеров живота — результат дисфункции печени.
- Не стоит говорить о потенции и либидо у мужчин, менструальном цикле у женщин и репродуктивной функции у представителей обоих полов. Вплоть до коррекции состояния они нарушены.
Возможны нарушения пищеварения, поносы, запоры, чередование процессов. Симптомы устраняются в рамках дополнительной помощи прочих докторов.
Причины
Перерыв дуги аорты у новорожденных — это порок, с которым появляются на свет. Он не бывает приобретенным. Потому факторы развития нужно искать во внутриутробном периоде.
Речь либо о генетических патологиях, когда виноваты хромосомные нарушения. Или же о спонтанных отклонениях. Это итог длительного влияния негативных факторов на ребенка в период внутриутробного развития.
Вирусные заболевания, неправильное питание, курение, прием спиртного, стрессы, физические перегрузки, изменение климатических условий.
Эти и многие прочие моменты влияют на течение беременности, оборачиваются непредсказуемым образом. Потому мать должна проявить ответственность за жизнь не родившегося человека.
Диагностика
Проводится под контролем специалиста по кардиологии, затем профильного хирурга. Список мероприятий:
Устный опрос больного. Если сужение аорты сердца у новорожденных — родителей пациента на предмет жалоб, объективной картины происходящего.
- Сбор анамнеза самого ребенка и матери. Важно выявить негативные факторы, которые могли бы сказаться на периоде внутриутробного развития.
- Измерение артериального давления и частоты сердечных сокращений. Указанные методики позволяют заподозрить ту или иную проблемы.
- Основной способ диагностики — эхокардиография. Она визуализирует сам дефект. По сути это УЗИ сердца.
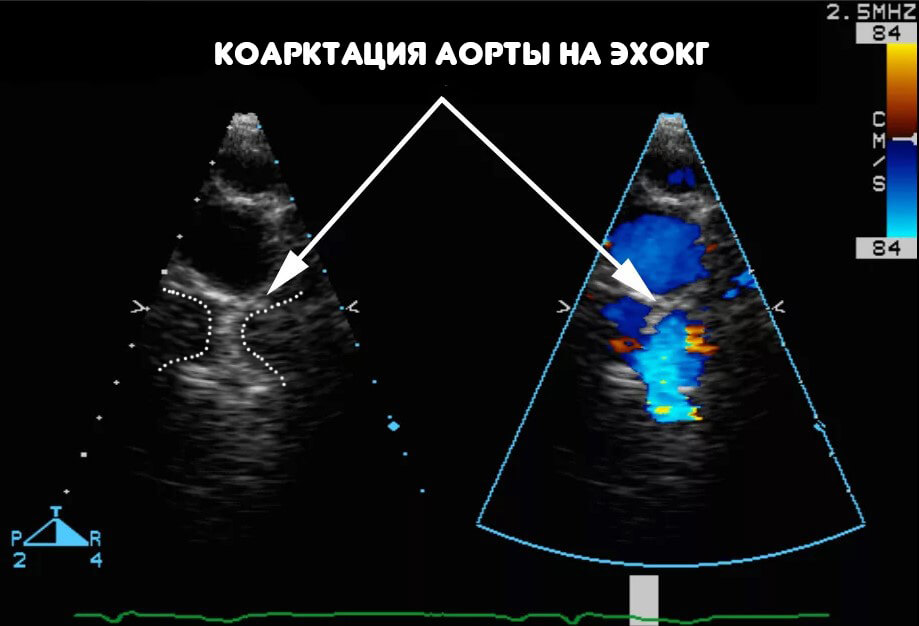
Используется также для измерения фракции выброса. Она рассчитывается самостоятельно как разница между объемом выброшенной крови в систолу, к вернувшемуся количеству в диастолу. Применяется для оценки сократительной функции. На фоне порока показатель существенно снижен всегда.
- Электрокардиография. Для определения нарушений ЧСС. Аритмии могут стать причиной преждевременной смерти, что чаще всего и случается.
Обычно этого хватает. Возможно проведение дополнительных мероприятий для выявления заболеваний прочих органов.
- Рутинное исследование у невролога. Проверка рефлексов.
- Допплерография сосудов головного мозга. Показывает степень и характер питания церебральных тканей. Используется для выявления нарушений гемодинамики и трофики нервных структур.
- УЗИ брюшной полости, включая почки. Показывает отклонения со стороны печени и парного фильтрующего органа.
- Рентгенографии грудной клетки. Для исключения раковых заболеваний, туберкулеза.
Конкретный перечень мероприятий определяется врачом. Диагностика самого патологического процесса и его последствий не представляет сложностей.
Лечение
Проводится сразу после выявления заболевания. Времени на раздумья нет, потому операция назначается в срочном порядке.
В крайне редких ситуациях возможна плановая терапия, но это нецелесообразно и ухудшает общий прогноз.
Есть несколько методов оперативного воздействия:
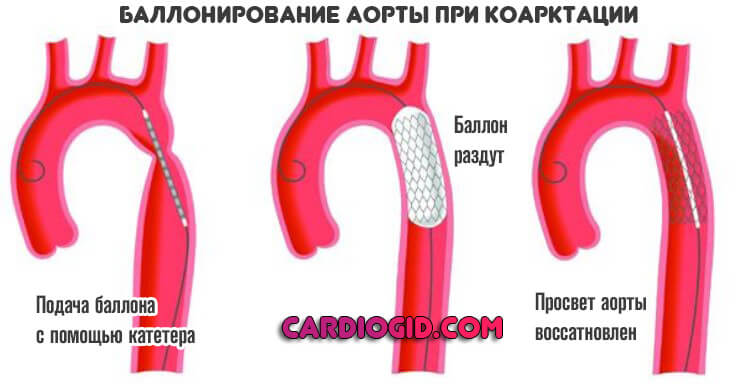
- Баллонирование стенозированного участка. Механическое расширение просвета с помощью специального катетера. Используется при сравнительном малом объеме поражения. Минус — возможен рецидив, потому к методики прибегают относительно редко.
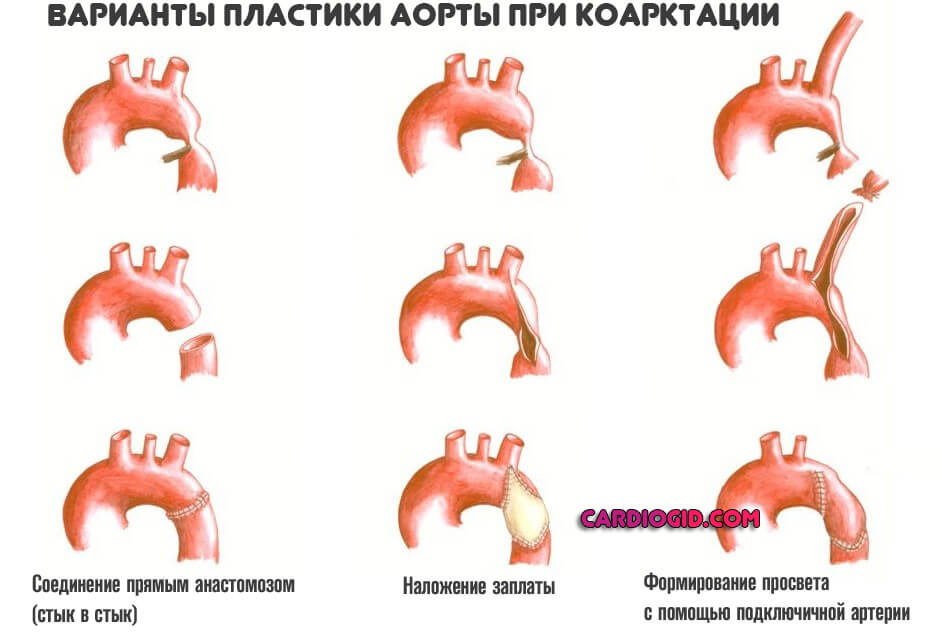
- Пластика. Формирование области аорты с помощью собственных тканей сосуда. Это сложный путь, он требует большого профессионализма врача. В то же время не всегда возможно проведение такого лечения. Зависит от степени деформации.
- Резекции и формирование нового просвета аорты с помощью подключичной артерии. Вариант пластики, только в этом случае пораженное место иссекается, замещается сосудистой тканью соседней кровоснабжающей структуры.
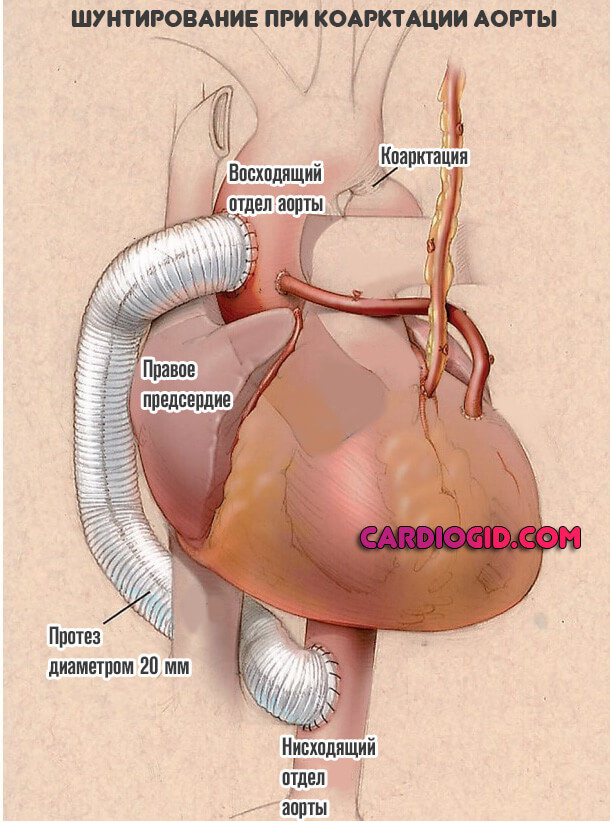
- Шунтирование. Создание обходного пути для кровообращения. От здоровой области сосуда к участку после суженного.
Операция обычно заканчивается успешно, позволяет добиться существенного повышения продолжительности жизни и ее качества.
После лечения требуется прием препаратов нескольких групп:
- Антиаритмические. Для коррекции нарушений работы сердца. Амиодарон как основной.
- Противогипертензивные. Если присутствует повышенное артериальное давление. Бета-блокаторы, ингибиторы АПФ и прочие.
- Кардиопротекторы. Милдронат и Рибоксин. Для улучшения обменных процессов в сердце. Предотвращения метаболических нарушений.
- Витаминно-минеральные комплексы, препараты калия и магния.
- Антиагреганты. Для улучшения текучести крови.
Медикаментозная терапия, реабилитация корректируется с учетом возраста больного. После восстановления на жизнь человека налагаются определенные ограничения.
- Противопоказаны курение, прием спиртного даже в незначительных количествах.
- Нельзя перенапрягаться физически. Адекватная нагрузка возможна, но только с разрешения лечащего специалиста.
- Меньше соли в рационе. До 7 граммов в сутки. Жидкость до 1.8 литра в день.
- Жирное, жареное, копченое, консервы, полуфабрикаты, фаст-фуд исключаются из меню.
- Сон не менее 7 часов.
Прогноз
Неблагоприятный в большинстве случаев. Без лечения в первый год жизни погибает почти 70% детей. При успешной хирургической терапии коррекции удается достигнуть в 98% ситуаций.
Второй пик около 30-45 лет уносит жизни еще 60% пациентов, остальные имеют шансы на продолжение биологического существования неопределенно долгий срок.
Но риски сохраняются постоянно. Никто не скажет, когда наступит летальный исход. Сейчас, через месяц, год или в глубокой старости. Шансы есть, но пациенту придется напрячь все силы.
Возможные осложнения
Основное — остановка сердца в результате критического падения насосной функции. Инфаркт как вариант.
Инсульт, острое нарушение мозгового кровообращения. Также возможен отек легких, почечная дисфункция и полиорганная недостойность.
Все это факторы летального исхода. Смерть становится закономерным итогом.
В заключение
Коарктация аорты у взрослых и детей — врожденный порок крупнейшего сосуда, сужение артерии на уровне дуги. Потенциально смертельное состояние, требует срочной коррекции сразу после рождения.
Прогнозы неблагоприятны, но шансы есть. Важно подобрать грамотное поддерживающее лечение.
Коарктация аорты
Как и открытый артериальный проток, коарктация аорты, строго говоря, не является пороком самого сердца, так как находится вне его, затрагивает сосуды, вернее, аорту. Само сердце при этом нормально. Однако коарктацию всегда относят к порокам сердца, поскольку при ней страдает вся система кровообращения, а само формирование коарктации имеет прямое отношение к сердечным структурам и нередко сочетается с другими врожденными пороками сердца.
Слово коарктация означает сужение. В типичных, наиболее частых случаях, оно находится на месте перехода дуги аорты в ее нисходящий отдел, т.е. довольно далеко от сердца, рядом с артериальным протоком, на внутренней стороне задней поверхности грудной клетки, слева от позвоночника. Вариантов врожденного сужения аорты в этом месте может быть много, но во всех имеется препятствие кровотоку, выраженное в большей или меньшей степени, что и определяет степень тяжести клинических проявлений порока.
При очень резком сужении аорты левый желудочек, нагнетающий кровь в аорту, постоянно работает с повышенной нагрузкой. В результате артериальное давление в верхней половине (в сосудах шеи, головы, верхних конечностей) существенно выше, чем в нижней (в сосудах органов брюшной полости, нижних конечностей). Верхняя половина тела живет постоянно с «гипертонической болезнью», а нижняя — с постоянной гипотонией. Это не значит, что в нижние отделы поступает меньше крови, нет. Сердечный выброс остается достаточным. Сердце справляется, но за счет учащения ритма сокращений, увеличения объема левого желудочка, утолщения его стенок. Эти явления, особенно при резком сужении аорты, могут привести к тяжелым последствиям.
У новорожденных и младенцев первых месяцев жизни коарктация аорты может быть столь тяжелой, что кровоснабжение нижних отделов осуществляется только через открытый артериальный проток. Ситуация очень опасная, критическая. Признаки сердечной недостаточности и гипертонии в верхней половине тела, угрожающей необратимой травмой сосудов мозга, нарастают. Тут требуется неотложное вмешательство кардиохирурга.
Сама операция заключается в устранении участка сужения аорты. Это можно сделать двумя способами: либо полностью убрать место коарктации и затем сшить оба здоровых участка аорты между собой («конец в конец»), или рассечь вдоль суженный участок и вшить в него заплату из собственной подключичной артерии ребенка или из синтетического материала. Оба метода примеряются достаточно широко и, судя по отдаленным результатам — 10-15 и более лет — ни один из них не имеет особых преимуществ. Дело в том, что у 20-25% всех больных, оперированных в раннем возрасте, в месте операции может вновь возникнуть сужение, независимо от метода. Проявиться это может через несколько лет.
Сегодня благодаря методам рентгенохирургии можно расширить повторное сужение путем введения в аорту катетера с баллончиком. В баллоне создается давление и суженное место расширяется. При рецидивах так часто и делают. Также суженный участок аорты у более взрослых детей можно стентировать, то есть в просвет аорты ставится трубчатая конструкция, так называемый «стент», которая своими стенками как каркасом, удерживает стенки аорты от стремления к сужению и возникновению рецидива коарктации. Но к каждой из данных методик есть свои показания и противопоказания, о которых вам расскажет ваш врач.
В любом случае, ребенок, перенесший операцию по поводу коарктации в младенчестве должен быть под наблюдением кардиологов в течение всей жизни. Но при этом надо всегда помнить, что когда-то, когда он был совсем маленьким, операция спасла ему жизнь.
У более старших детей, даже маленьких, но не новорожденных, коарктрация аорты может протекать достаточно спокойно и быть случайной находкой при очередном врачебном осмотре (конечно, в том случае, если будет прощупан пульс не только она руках, но и на бедренных артериях).
Показаниями к операции будет не столько сам диагноз коарктации, сколько нарушения кровообращения и степень артериальной гипертонии верхней части тела.
Операция будет носить плановый характер, а выбор метода зависит от конкретной ситуации. Об этом вам расскажет оперирующий хирург. Но не надо ждать долгие годы. Коарктация не пройдет и не уменьшится, а последствия сужения аорты будут только нарастать. У взрослых, в далеко зашедших случаях операция устранения коарктации сопряжена со значительно большим риском осложнений, чем у ребенка дошкольного возраста или даже подростка.
К сожалению, коарктацию аорты рентгенохирургическим путем пока устранить нельзя (только ее рецидив поддается этому методу). Но технология движется вперед с удивительной скоростью и, очень может быть, в ближайшем будущем такое лечение станет вполне возможным.
Симптомы
Симптомы зависят от тяжести заболевания. Симптомы у пациентов со значительным сужением появляются уже в детстве, в то время как небольшое сужение может не вызвать каких-либо изменений в организме достаточно долгое время. Как правило, тяжелые случаи проявляют себя сразу после рождения. Ребенок может внезапно стать бледным, раздражительным, усиливается потливость, возникает затруднение дыхания. Если оставить порок без коррекции, то это может привести к возникновению сердечной недостаточности и последующей смерти.
У детей старшего возраста и у взрослых симптомы стертые, так как сужение незначительное. Часто единственным признаком может быть повышенное давление, измеренное на руках. Другие симптомы:
- Одышка, преимущественно при физической нагрузке;
- Головная боль;
- Мышечная слабость;
- Похолодание конечностей;
- Носовые кровотечения;
Причины
Коарктация аорты связана с нарушением формирования аорты во время внутриутробного развития плода. В основном сужение располагается юкстадуктально, это значит рядом с артериальным протоком. Артериальный проток соединяет аорту и левую легочную артерию, и функционирует только внутриутробно, закрываясь после начала альвеолярного дыхания. Вероятно, в фетальный период часть тканей протока переходит на аорту, вовлекая в процесс закрытия и ее стенку, что, несомненно , приводит к сужению.
Редко, коарктация аорты возникает в течение жизни. Причинами может стать атеросклеротическое поражение аорты, травма или синдром Такаясу.
Факторы риска
У пациентов с синдромом Шерешевского-Тернера имеется генетическая предрасположенность к возникновению коарктации. У этих людей вместо 46 хромосом всего лишь 45. и у 1 из 10 пациентов сданным синдромом выявляют коарктацию аорты.
Также коарктация аорты может сочетаться и с другими врожденными пороками сердца.
→Двустворчатый аортальный клапан;
→Аортальный клапан отделяет аорту от левого желудочка. В норме он трехстворчатый;
→Дефект межжелудочковой перегородки — порок , при котором имеется сообщение между правым и левым желудочками, в следствие чего обогащенная кислородом кровь из левого отдела смешивается с венозной кровью из правого желудочка;
→Открытый артериальный проток. В норме артериальный проток закрывается сразу после рождения, если он остается открытым, то данный порок называется открытый артериальный проток.
→Стеноз отверстия аортального или митрального клапанов . Порок, при котором уменьшаются отверстия митрального клапана (клапан между левым предсердием и левым желудочком) и аортального клапана (клапан между левым желудочком и аортой).
Когда необходимо обратиться за помощью
Если у вас сильная загрудинная боль, внезапно возникшая одышка, вам срочно необходимо обратиться к вашему лечащему врачу или в службу 03; если вы или ваш врач зарегистрировали необъяснимое повышение артериального давления, которое сложно контролировать, — необходимо пройти обследование на предмет наличия у вас коарктации аорты, так как своевременное лечение позволит избежать драматического развития событий.
Диагностика
Возраст выявления патологии зависит от тяжести заболевания. Если степень сужения велика — диагностика возможна уже в раннем возрасте. Пациенты с незначительным сужением часто даже не знают о наличии у себя порока аорты. Заболевание часто является случайной находкой.
Врач может предположить наличие патологического сужения аорты при наличии:
- Высокого артериального давления,
- Разницы давлений на руках и ногах,
- Слабого пульс на ногах,
- Сердечного шума.
Инструментальные методы исследования
Рентгенография грудной клетки. Существуют определенные рентгенологические признаки, позволяющие установить правильный диагно).
Эхокардиография. Метод, позволяющие визуализировать дефект, а также распознать сопутствующую сердечную патологию, например двустворчатый аортальный клапан
Электрокардиография . Так как сердечная мышца испытывает высокую нагрузку при данной патологии, то на электрокардиограмме врач определить признаки гипертрофии левого желудочка.
Магнитно-резонансная томография. Метод высокого разрешения, позволяющие определить точную локализацию коарктации.
Зондирование сердца также необходимо для определении тяжести поражения и анатомических особенностей порока.
Осложнения
Если не лечить коарктацию аорты , то со временем у вас могут возникнуть осложнения:
- Инсульт,
- Заболевания коронарных артерий,
- Разрыв аорты,
- Аневризма сосудов головного мозга,
Также в дополнении следует сказать, что внутренние органы плохо кровоснабжаются, так как есть препятствие току крови, что постепенно может привести к дегенеративным изменениям в них с последующим нарушением функции.
Лечение коарктации аорты
Хирургическое лечение
Существует несколько методов резекции и реконструкции аорты:
- Резекция коарктации аорты с анастомозом конец в конец. Данный метод возможен при наличии сужения на небольшой длине, когда возможно сопоставить концы нормальной неизмененной аорты.
- Пластика аорты при помощи сосудистого протеза. Данный метод используется в случае, если сужение захватывало длинный сегмент и сопоставление концов не возможно. Вместо резецированного патологического участка аорты вшивается сосудистый протез и специального синтетического материала.
- Ангиопалстика с использованием ткани левой подключичной артерии.
- Осуществление шунтирования суженного участка. Шунт вшивается проксимальнее и дистальнее суженного участка, таким образом, кровь свободно может обойти патологический участок аорты.
- Баллонная ангиопластика и стентирование. Часто данная методика используется в если после хирургической коррекции произошло сужение участка. Врач при помощи проводника вводит через сосуды в аорту специальный баллон, который раздувается и устраняется вновь возникшее сужение. Иногда приходится устанавливать стенты (своеобразный каркас), позволяющие фиксировать необходимы диаметр сосуда.
Медикаментозное лечение
Лечебные препараты не способны устранить сужение аорты, но принимаются до хирургической коррекции, а часто и длительное время после нее для контроля повышенного артериального давления.
Послеоперационный период
в послеоперационном периоде возможно то, что ваше артериальное давление еще какое-то время останется повышенным и вам необходимо будет принимать гипотензивные препараты. Также даже через несколько лет после операции может возникнуть расширение реконструированного участка (аневризма) или опять произойдет его сужение, что может потребовать проведения повторной операции.
Профилактика
Если в вашей семье высок риск возникновения данной патологии (в семье были случаи данной патологии) — вам необходимо пройти медико-генетическое консультирование и определить с врачом на сколько высок риск возникновения коарктации у ваших детей.
Это важно знать!
Во время беременности женщина с коарктацией аорты должна проходит тщательное наблюдение у врача кардиолога и акушера-гинеколога в связи с возможным развитием осложнений со стороны сердечно-сосудистой системы. А если имеет аневризма реконструированного участка аорты — то во время беременности и родов возможен разрыв данного участка. В связи с этим необходим строгий контроль показателей гемодинамики, а особенно вашего артериального давления.
Пациенты с коарктацией аорты находятся в зоне риска по возникновению инфекционного эндокардита, так как измененные ткани аорты в области коарктации являются благоприятной средой для развития патогенных организмов. Непременно посоветуйтесь с вашим врачом о возможной антибиотикопрофилактике перед стоматологическим процедурами для снижения риска возникновения эндокардита.
Коарктация аорты — симптомы и лечение. Гемодинамика и классификация
Коарктация аорты — это внутриутробная отклонение развития сердечно-сосудистой системы, при котором возникает неполное уменьшение аортального просвета или тотальное её заращение.
Причины коарктации аорты
Данный порок сердца связан с гемодинамическими расстройствами у плода, а именно — малым количеством крови, поступающей в аорту. Причинами развития таких патологических процессов может быть влияние тератогенных факторов на организм женщины в период вынашивания ребёнка, которые представлены:
- отягощенный семейный анамнез;
- влияние неблагоприятных экологических факторов;
- попадание вирусных агентов, особенно в период внутриутробной закладки органов и систем;
- прием гормональных контрацептивов, лекарств для лечения заболеваний нервной системы во время беременности;
- курение, употребление алкоголя и наркотических веществ;
- воздействие химических и ядовитых агентов;
- прерывание беременности в анамнезе;
- возраст женщины старше 35 лет;
- сопутствующие заболевания с хроническим течением.
Гемодинамика при коарктации аорты
Аорта – это самый крупный сосуд в человеческом организме, который кровоснабжает большинство органов. Она начинается из левого желудочка, имеет 3 части — верхнюю, дугу и нижнюю, подразделяющуюся на грудной и брюшной отделы. Грудная часть посредством артериального протока, который открыт во внутриутробном периоде, соединяется с легочной артерией. В месте соединения дуги аорты и её нисходящего отрезка находится перешеек, именно на протяжении этого участка зачастую обнаруживаются стенозы.
В результате врожденного порока сердца развивается нарушения кровообращения: выше образования сужения наблюдается повышение давления, ниже — его снижение. Из-за нарушенного оттока крови, она накапливается в правом желудочке, вызывая растяжение его стенок и гипертрофию. Также увеличивается просвет восходящей части аорты.
Классификация коарктации аорты
По Покровскому данный ВПС подразделяется на три вида:
- I — изолированный;
- II — сочетанный с открытым артериальным протоком, который в норме существует только у плода, а после появления ребёнка на свет должен закрыться;
- III м стеноз аорты, который сопровождается с нарушениями гемодинамики в результате других типов врожденных пороков сердца.
Существует пять периодов течения патологии, а именно:
- критический — развивается у малышей до двенадцати месяцев, проявляется нарушениями оттока крови в малом кругу. В виде осложнений может возникать сердечная, легочная и почечная недостаточности;
- приспособленный — проявляется в возрасте от одного до пяти лет, период уменьшения клинический проявлений таких, как одышка и повышенное утомление;
- компенсаторный — диагностируется у детей пяти-пятнадцати лет, имеет бессимптомное течение;
- неполной декомпенсации — возникает в подростковом периоде, наблюдается нарастание клиники недостаточности циркуляции кровообращения;
- декомпенсаторный — развивается в старшем возрасте от двадцати до сорока лет, проявляется постоянный повышением давления, функциональными нарушениями работы левого и правого сердечного желудочка.

Симптомы коарктации аорты
Типичная клиническая картина заболевания имеет следующие проявления:
- одышка;
- головокружение;
- головная боль;
- предобморочные состояния;
- шум в ушах;
- носовые кровотечения;
- бледность кожных покровов;
- синюшность периферических отделов тела;
- боль в сердечной области;
- нарушение функций зрительного анализатора;
- перебои в работе сердца;
- судорожные сокращения мышечной мускулатуры;
- остановка в физическом развитии;
- онемение;
- увеличенная масса тела, не соответствующая росту и возрасту ребенка.
Диагностика коарктации аорты
Для постановки диагноза используют жалобы пациента, визуальный осмотр — в глаза бросается широкий плечевой пояс и худые ноги, объективные данные — стойкая пульсация на сонных артериях и в межреберной области, её снижение на сосудах, которые проходят на бедренном участке. Также будет отмечаться повышение давление на руках и его снижение на ногах.
В качестве дополнительных инструментальных методов диагностики коарктации аорты у взрослых и детей применяют:
- электрокардиография — отмечается гипертрофия левых камер сердца;
- эхокардиография — позволяет выявить патологию и установить размер уменьшения просвета сосуда;
- рентгенография ОГК — на рентгене при коарктации аорты будет отмечаться кардиомегалия и структурные изменения её дуги;
- вентрикулография — диагностируется размер стенозированного участка и его месторасположение;
- магнитно-резонансная томография;
- катетеризация камер сердца диагностируется повышенное давление выше места сужения и сниженное ниже.
Лечение коарктации аорты
Медикаментозная терапия не эффективна для исправления аномалии, она может использоваться для предотвращения осложнений и в качестве передоперационной подготовки.
Существует три альтернативных варианта проведения операционного вмешательства, которые выглядят следующим образом:
- анастомозирование — исключение из круга кровообращения стенозированного фрагмента аорты, создание шунта посредством подключичной или селезеночной артерий;
- протезирование — иссечение перешейка аорты с последующим установлением протеза из биологического или синтетического материала;
- реконструкция — может иметь разные вариации: разрез аорты в участке сужения в продольном направлении и её сшивание поперечно; иссечение патологически измененного фрагмента сосуда с наложением анастомоза.
Операция по поводу коарктации аорты у детей назначается в раннем возрасте — до 12 месяцев, может быть отсрочена до трех лет. Неблагоприятными факторами к её проведению являются необратимые изменения с выраженной легочной гипертензией, сердечной недостаточностью.
В случае незначительного сужения сосуда, может использоваться введение баллона с целью расширения просвета.
Коарктация аорты у беременных
Период вынашивания ребенка у женщины с данным ВПС обусловлен особенностями течения, продолжительностью, клинической картиной заболевания, наличием осложнений. Существует риск возникновения выраженной артериальной гипертензии, СН, расслаивания сосуда, эндокардита для будущей матери. Плоду грозит недостаточное кровообращение, низкий уровень поступающего кислорода и полезных нутриентов, метаболитов, которые повышают вероятность развития синдрома задержки развития плода.
В 20% случаев у родившегося ребёнка диагностируют врожденные пороки сердца. Данная патология не является противопоказанием к беременности, однако, требует медикаментозной терапии, направленной на профилактику негативных последствий, и тщательного ведения пациентки врачом.
Осложнения и последствия коарктации аорты
Внутриутробный дефект развития сердечно-сосудистой системы без хирургического вмешательства может грозить опасными нарушениями. К ним относят:
- аневризма аорты;
- эндокардит инфекционного происхождения;
- сердечная недостаточность;
- острая патология кровообращения мозга;
Коарктация аорты, Клиника. Гемодинамика, Диагностика. Лечебная тактика.
Анатомическая
сущность КА
Гемодинамика:
выше
сужения артериальное давление
повышается;левый
желудочек испытывает при работе
перегрузку давлением;ниже
сужения А/Д снижено;кровоснабжение
осуществляется за счёт коллатералей.
КРИТЕРИИ
ДИАГНОСТИКИ
I. Клинические:
сниженный
аппетит, задержка роста и массы тела,
беспокойство, симптомы сердечно-лёгочной
недостаточности, резистентной к
лечению;отсутствие
или ослабление пульса на бедренных
артериях;увеличение
размеров сердца за счёт гипертрофии
левого желудочка;шумы
являются нехарактерными и недостоверными
симптомами. Наиболее часто выслушивается
систолический шум в левой подключичной
ямке и межлопаточной области;А/Д
снижено на нижних конечностях по
сравнению с таковыми на верхних.
II. Параклинические:
1. Инструментально – графические:
а)
ЭКГ – признаки гипертрофии левого
желудочка;
б)
ЭХО КГ – гипертрофия миокарда левого
желудочка.
2. Рентгенологические:
—
увеличение размеров сердца, расширение
и усиленная пульсация восходящей части
дуги аорты. Узурация рёбер. Усиление
лёгочного сосудистого рисунка. Выбухание
дуги лёгочной артерии.
Дифференциальный
диагноз
следует
проводить с фиброэластозом.
Эталон
диагноза:
врождённый
порок сердца, коарктация аорты, фаза
относительной компенсации, Нк.
Лечение
а.
Медикаментозное лечение. Показана
профилактика бактериального эндокардита.
Может возникнуть необходимость
гипотензивной терапии.
b.
Хирургическое лечение. Существуют
несколько способов хирургического
лечения — резекция участка сужения с
наложением анастомоза «конец в конец»;
пластика лоскутом, выкроенным из
подключичной артерии; пластика заплатой
и протезирование аорты. Выполняется
также баллонная ангиопластика.
Транспозиция крупных сосудов. Клиника. Гемодинамика. Диагностика. Лечебная тактика.
D-транспозиция
магистральных сосудов
Анатомия.
Порок, известный как простая
транспозиция,
составляет 5% всех ВПС. чаще встречается
у мальчиков. Аорта отходит от правого
желудочка кпереди и справа от легочной
артерии, отходящей от левого желудочка
и располагающейся кзади от аорты. Жизнь
больного зависит от наличия сопутствующих
аномалий в виде ДМЖП, ОАП, открытого
овального окна, стеноза легочной артерии
или их комбинации. Сочетание D-транслозиции
с другими пороками — сложная
транспозиция.
Гемодинамика.
При транспозиции магистральных сосудов
большой и малый круги кровообращения
функционируют параллельно, будучи
полностью разделены. Таким образом,
кровообращение при транспозиции
магистральных сосудов зависит от
наличия естественно существующих или
искусственно созданных сообщений между
обоими кругами кровообращения.
Клиника.
Цианоз присутствует с момента рождения,
его степень зависит от особенностей
порока. При отсутствии естественного
или искусственного сообщения между
двумя кругами кровообращения в течение
первого месяца жизни развивается
застойная сердечная недостаточность.
Диагностика
а.
Физикальное исследование.
При отсутствии сопутствующего порока,
приводящего к смешению венозной и
артериальной крови: интенсивный цианоз,
гипертрофия правого желудочка, второй
тон акцентирован, иногда выслушивается
тихий шум.
b.
Лабораторное исследование
(1)
Рентгенографиягрудной клетки.
Небольшая кардиомегалия и узкое
основание, обусловленное расположением
аорты и легочной артерии друг за другом,
придают сердцу форму яйца, лежащего на
боку. Легочный сосудистый рисунок может
быть усилен.
(2)
ЭКГ.
У новорожденных имеет нормальный вид,
в дальнейшем появляются признаки
отклонения электрической оси сердца
вправо и гипертрофии правого желудочка.
(3)
Эхокардиография.
Позволяет установить пространственное
расположение аорты и легочной артерии,
их отношение к желудочкам и сопутствующие
дефекты.
(4)
Катетеризация сердца.
В правом желудочке регистрируется
давление, равное системному; давление
у новорожденных в левом желудочке может
быть равным системному, но снижается
с уменьшением легочного сосудистого
сопротивления. Ангиокардиография
позволяет подтвердить анатомические
изменения и выяснить направление
кровотока. Баллонная атриосептостомия
дает возможность создать искусственный
вторичный ДМПП, через который может
происходить смешение оксигенированной
и деоксигенированной крови.
(5)
Анализ газового состава артериальной
крови
указывает на наличие тяжелой гипоксемии
(рО2 часто в пределах 20-30 мм рт. ст.).
Увеличение фракции кислорода во
вдыхаемой смеси до 100% существенно не
влияет на рО2 артериальной крови. Без
оперативной коррекции порока
компенсаторная полицитемия развивается
даже после адекватно выполненной
предсердной септостомии. Ht часто
превышает 50-60°/о.
Лечение
а.
Медикаментозное лечение.
Коррекция ацидоза, гипогликемии и
гипокальциемии у новорожденных
способствует улучшению функции миокарда.
Формирование ДМПП посредством баллонной
предсердной септостомии может спасти
жизнь больного. Для предупреждения
железодефицитной анемии необходимо
назначение железосодержащих препаратов.
b.
Хирургическое лечение.
Применяют два вида операций.
(1)
Операцию «переключения» артерий
следует выполнять у новорожденных.
(2)
Операцию «переключения» предсердий
(например,
операцию атриосептопластики Мастарда)
выполняют в течение первого года жизни;
операция позволяет добиться возврата
системной венозной крови в левый
желудочек, следовательно, в аорту.
Сердце и магистральные сосуды. Коарктация аорты
Коарктацией аорты называется врожденный порок, характеризующийся сужением или облитерацией просвета аорты на ограниченном участке. Чаще всего сужение локализуется в области дистального колена дуги аорты в промежутке между устьем левой подключичной артерии и началом нисходящей аорты.
Сужение можно наблюдать и в любом другом отделе дуги или грудном и брюшном отделах аорты. Но такие варианты порока встречаются крайне редко, из-за чего их даже называют атипичными.
Впервые коарктация аорты была описана в 1760 г. Morgagni. Наиболее полное анатомическое описание порока было проведено Barie в 1886 г. Основоположником клинического изучения коарктации аорты по праву следует считать Bonnett, который в 1903 г. на основании 160 случаев не только описал клиническую картину заболевания, но и предложил первую классификацию, разделив коарктацию на «детский» и «взрослый» типы.
В настоящее время благодаря работам А. Н. Бакулева, Е. Н. Мешалкина (1955), Б. В. Петровского (1960), А. В. Покровского (1966), Ю. Е. Березова (1967), Grafoord (1945), Gross (1945), Adams (1955), Becki (1955) и др. патология достаточно хорошо изучена и результаты исследовательской работы нашли самое широкое клиническое применение. Это особенно важно, так как коарктация аорты является достаточно распространенным пороком. По данным Н. К. Галанкина (1959), коарктация аорты встречается среди других врожденных пороков примерно в 2% случаях по наблюдениям Gasul (d956) —в 5,5%.
Анатомия
Основным анатомическим субстратом порока является сужение просвета аорты, которое чаще всего происходит в области ее перешейка, т. е. в разделе нисходящей аорты между IV—VI грудными позвонками. В определении порока безусловное значение принадлежит также и степени сужения, так как перешеек аорты, т. е. отрезок ее между левой подключичной артерией и артериальной связкой, даже в норме всегда бывает несколько уже прилегающих отделов. Но это сужение, как правило, незначительно, не имеет гемодинамического значения и поэтому не может рассматриваться как порок.
Морфологические предпосылки изменения гемодинамики, характерные для коарктации аорты, возникают лишь тогда, когда просвет аорты оказывается суженным более чем на одну треть (Peckholz, 1958). Обычно же просвет аорты бывает значительно меньших размеров или отсутствует вообще. Также вариабельна и форма сужения, которая в одних случаях бывает обусловлена наличием мембраны в просвете аорты, а в других — сужением самого сосуда на большем или меньшем по протяженности участке. В месте сужения стенка аорты утолщена, отмечается различной степени рубцовое перерождение ее.
Помимо формы сужения, определенное значение имеет расположение сужения по отношению к левой подключичной артерии. В одних случаях престенотический участок имеет достаточную длину, а в других — коарктация располагается непосредственно у места отхождения подключичной артерии от дуги аорты. Последний вариант особенно неблагоприятен, так как во время операции приходится пережимать подключичную артерию, что обусловливает выключение из кровообращения значительной части коллатералей.
Более редкими вариантами порока являются случаи коарктации аорты проксимальнее (в области дуги) или дистальнее перешейка (нисходящая грудная или брюшная аорта). В литературе имеются сообщения о нескольких коарктациях, расположенных па различных уровнях.
Диаметр аорты, непосредственно прилегающий к месту коарктации обычно бывает расширенным. Иногда это расширение приобретает форму аневризмы. У больных с коарктацией аорты очень рано развивается атеросклеротическое перерождение стенки аорты, вследствие чего она становится чрезвычайно хрупкой.
Среди вторичных изменений сосудистой системы при этом пороке отмечается выраженное развитие коллатеральных связей между сосудами,, начинающихся выше и ниже уровня сужения. В большинстве случаев бывают значительно расширены левая подключичная, маммарные и межреберные артерии. Кроме просвета, увеличивается их длина, и они имеют извитой ход. Расширение межреберных артерий нередко достигает такой степени, что они вызывают изменения по типу узурации нижнего края ребер. Большое число коллатеральных сосудов наблюдается также в мышечных слоях грудной стенки и подкожной клетчатке.
Гемодинамика
Характер изменения гемодинамики при коарктации аорты зависит от уровня, степени выраженности препятствия кровотока в аорту и развития сети коллатеральных сосудов. Самым существенным фактором нарушения кровообращения является различие режимов артериального давления в верхней и нижней половине тела.
При наличии выраженной коарктации аорты артериальное давление проксимальнее места сужения значительно повышается. Патогенез гипертонии, несмотря на, казалось бы, очевидную анатомическую причину, достаточно сложен и еще не полностью изучен. Безусловно, механическое препятствие, обусловленное коарктацией, имеет главное значение в патогенезе развития гипертензии. Это подтверждается и тем, что имеется определенный параллелизм между величиной артериального давления и степенью сужения просвета аорты. Помимо этого, Freidman (1941), Goldberger (1958) полагают, что па возникновение гипертонии определенное влияние оказывает и «поперечный фактор», проявление которого, возможно, обусловливается снижением пульсаторного кровотока в почечной артерии.
В противоположность артериальной гипертензии в верхней половине тела, ниже уровня коарктации, всегда наблюдается значительное его снижение. При этом, однако, не наступает сколько-нибудь выраженной ишемии, так как в силу выраженности коллатералей по своему объему кровоток приближается к должному.
Клиника и диагностика
Клиническая картина заболевания достаточно характерна, и диагностика порока обычно возможна при использовании обычных клинических методов исследования.
Основной комплекс жалоб определяется характером нарушения гемодинамики. Как и все больные с артериальной гипертензией, больные с коллатацией аорты жалуются на частые приступы головных болей, в юношеском возрасте их начинают беспокоить и боли в области сердца, одышка при физической нагрузке. Почти треть больных жалуются па быструю утомляемость нижних конечностей, боли в икроножных мышцах при ходьбе. Однако значительное число больных, особенно дети, долгое время чувствуют себя хорошо и длительное время ни па что не жалуются.
По своему физическому развитию больные с коарктацией аорты нормостеничны, хотя в их внешнем виде нередко удается установить некоторую особенность.
Наиболее цепные диагностические данные выявляются при обследовании сердечно-сосудистой системы. Во-первых, нередко удается отметить усиленную пульсацию сонных артерий. Кардинальным признаком порока служит различие пульсации и артериального давления, определяемых па руках и ногах. На руках пульс высокого наполнения, и при измерении артериального давления определяется гипертония с большим пульсовым давлением. Систолическое давление может достигать больших величии, нередко даже у детей оно равняется 150—200 мм рт. ст. Пульсация же сосудов на ногах резко снижена или не определяется совсем. Объективную регистрацию соотношения величины пульсации сосудов на верхних и нижних конечностях дает осциллография.
Границы сердца обычно бывают умеренно расширены влево. Отчетливо определяется разлитой верхушечный толчок. Аускультативная картина порока многокомпонентна. Над основанием сердца и еще более отчетливо в межлопаточной области слева от позвоночника выслушивается систолический шум, происхождение которого связано с турбулентностью потока крови, идущего через сужение аорты. Помимо этого, над грудной клеткой, особенно в подмышечных областях, прослушивается нежный систолический шум, возникающий в коллатеральных сосудах.
При электрокардиографическом исследовании выявляются признаки гипертрофии и перегрузки левого желудочка. Степень их выраженности различна и зависит как от степени сужения, так и от длительности существования порока. У детей обычно регистрируется нормальное положение электрической оси сердца и высокие зубцы в левых грудных отведениях. У взрослых больных наряду с возрастанием электрокардиографических признаков перегрузки левого желудочка изменяется и направление оси, с резким отклонением ее влево.
Рентгенологическое исследование выявляет ряд закономерностей конфигурации сердечно-сосудистой тени. Во-первых, отмечается различной степени выраженности увеличение тени левого желудочка. Контур левого желудочка удлинен, верхушка закруглена и приподнята над диафрагмой. Расширена и тень сосудистого пучка, особенно отчетливо выбухает первая левая дуга. У ряда больных ниже контура дуги аорты выявляется западание, соответствующее месту перехода дунта в нисходящую аорту с последующим расширением тени за счет постстенотического расширения аорты. Этот признак «двойного колена аорты» или буквы «3» достаточно патогномоничен, но бывает выраженным лишь в случаях коарктации с сохраненным просветом аорты.
Наиболее достоверные признаки порока, можно получить при проведении катетеризации и аортографии. Проведение зонда через сонную или плечевую артерию в аорту дает возможность регистрировать величину и уровень перепада давления. Для проведения аортографии предложено несколько способов. Контрастное вещество можно вводить путем пункции левого желудочка в какую-либо крупную артерию верхней половины тела или же через зонд, проведенный ретроградным путем выше места сужения через бедренную артерию.
У детей удается получить четкую аортографию и при проведении венозной ангиографии, если делать рентгеновские снимки в фазе левограммы.
На хорошо выполненных аортограммах как в передне-боковой, так и в боковой проекциях удается видеть уровень и степень коарктации, состояние пре- и постстенотического участка аорты и большое число мощных коллатеральных сосудов.
Аортограмма при коарктации аорты с сохраняющейся проходимостью сосуда в месте сужения
При атрезии аорты контрастное вещество не проходит через суженный участок, а контрастирование дистальных участков аорты происходит через коллатерали, которые в этих случаях бывают особенно выраженными.
Аортограмма при полном перерыве просвета аорты в месте коарктации
Диагностика
Диагностика коарктации аорты обычно не вызывает затруднений. При наличии жалоб, характеризующих артериальную гипертонию, обнаружение различия в интенсивности пульсации и величины артериального давления на руках и ногах почти всегда дает право ставить диагноз коарктации аорты.
Дополнительные признаки порока можно обнаружить, проводя рентгенологическое и осниллографическое обследование.
Лечение
Единственным эффективным методом лечения порока является операция. Со времени выполнения первой успешной операции Crafoord в 1944 г. ее хирургическая техника значительно усовершенствовалась и сама операция стала ординарным явлением в кардиохирургии. Поэтому показания к хирургическому лечению сейчас ставят достаточно широко и зависят они от выраженности клинической картины порока. Исключение составляют лишь дети раннего возраста, так как нет абсолютных доказательств возможности увеличения просвета наложенного анастомоза по мере роста организма и поэтому не может быть исключена необходимость повторной операции в будущем.
В силу этого операцию у детей раннего возраста предпринимают в особо тяжелых случаях коарктации, сопровождающихся нарушением кровообращения и общим тяжелым состоянием. Оптимальным возрастом для операции, очевидно, является возраст 7—15 лет, когда уже складываются анатомические условия, позволяющие наложить достаточно широкий анастомоз. Отдаление сроков операции нецелесообразно, потому что порок приводит к раннему развитию атеросклеротических изменений в аорте и сосудах, отходящих от нее проксимальнее места сужения.
Для лечения порока предложено несколько типов операций, однако проверку временем по существу выдержали лишь две: резекция суженного участка аорты с наложением анастомоза конец в конец (Crafoord, 1944) и замещение резецированного участка аорты трансплантатом. Впервые последний вариант был выполнен Gross в 1951 г. В качестве трансплантата вначале использовали гомоаорту, а в настоящее время — синтетические сосудистые протезы.
Техника операции
Операцию выполняют задне-боковым доступом в четвертом межреберье слева. Проведение торакотомии из-за большого числа коллатеральных сосудов требует особой тщательности в осуществлении гемостаза. После вскрытия грудной полости и смещения легкого производят выделение аорты. Для обеспечения безопасности аорту выделяют на значительном протяжении по обе стороны от места сужения и берут на держалки. Выделяют и лигируют артериальную связку и первые две пары межреберных артерий. Широкая мобилизация аорты делают ее более подвижной и позволяет после резекции коарктации сблизить концы сосуда и наложить анастомоз.
На время резекции и наложения анастомоза аорту пережимают специальными Г-образными зажимами или зажимом Сатинского. В тех случаях, когда сужение наблюдается на значительном протяжении и сопоставление концов аорты невозможно без натяжения, дефект замещают синтетическим протезом соответствующего диаметра. При выполнении операции обоих типов анастомоз накладывают однорядным обвивным швом. У детей для обеспечения условий роста сосуда анастомоз лучше накладывать отдельными П-образными швами. Плевральную полость закрывают, оставляя дренаж.
Результат
Летальность при хирургическом лечении коарктации аорты в настоящее время не превышает 5—10% и встречается в основном у детей раннего возраста.
В. Я. Бухарин, В. П. Подзолков
Опубликовал Константин Моканов
Хирургическое или интервенционное лечение коарктации аорты у детей > Клинические протоколы МЗ РК
ІІ. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных диагностических мероприятий
Минимум обследования при госпитализации в стационар (пациент):
1. Общий анализ крови
2. Биохимический анализ крови (определение общего белка, общего и прямого билирубина, АЛТ, АСТ, креатинина, мочевины, глюкозы)
3. Общий анализ мочи
4. Маркеры гепатитов В и С
5. Исследование на ВИЧ
6. Микрореакция
7. Исследование на носительство возбудителей сальмонеллеза, дизентерии, брюшного тифа
8. Кал на яйца гельминтов
9. Рентгенография органов грудной клетки в одной проекции
10. Мазок из зева на патологическую флору с чувствительностью к антибактериальным препаратам
11. Эхокардиография
12. ЭКГ
13. Консультации: ЛОР – врача, стоматолога и профильных специалистов при наличии сопутствующих патологий
Минимум обследования при госпитализации в стационар (сопровождающее лицо):
1. Исследование на возбудителя сальмонеллеза, дизентерии, брюшного тифа
2. Исследование кала на яйца гельминтов
3. Микрореакция
4. Флюорография
Основные диагностические мероприятия в стационаре:
1. Общий анализ мочи
2. Общий анализ крови
3. Биохимический анализ крови (определение общего белка, глюкозы, электролитов, АлТ, АсТ, С-реактивного белка, мочевины, креатинина, билирубина)
4. Коагулограмма (протромбиновое время, фибриноген, фибриноген, МНО, АЧТВ, агрегация тромбоцитов)
5. Определение группы крови и резус – фактора
6. ЭКГ
7. Эхокардиография (трансторакальная)
8. Обзорная рентгенография органов грудной клетки
9. Микробиологическое исследование (мазок из зева), чувствительность к антибиотикам
10. Мультислайсная КТ-ангиография
Дополнительные диагностические мероприятия:
11. МРТ
12. Эхокардиография чрезпищеводная
13. Катетеризация полостей сердца
14. Холтеровское мониторирование
15. Нейросонография
16. ИФА, ПЦР на внутриутробные инфекции, гепатиты В,С
17. УЗИ органов брюшной полости, забрюшинного пространства, плевральной полости
18. ФГДС
19. Pro-BNP
20. КЩС
21. Кровь на стерильность и гемокультуру
22. Кал на дисбактериоз
Диагностические критерии
Жалобы и анамнез:
1. Головные боли, тяжесть и ощущение пульсации в голове, быстрая умственная утомляемость, ухудшение памяти и зрения, носовые кровотечения.
2. Боли в области сердца, ощущение перебоев, сердцебиение, одышка.
3. Чувство слабости и похолодание нижних конечностей, боли в икроножных мышцах при ходьбе.
4. Признаки сердечной недостаточности у новорожденных: утомляемость при кормлении, тахикардия, застойные хрипы в легких, тахипноэ, потливость, медленная прибавка истинного веса. Гепатомегалия и периферические отеки при правожелудочковой недостаточности.
Физикальное обследование:
1. Пальпация бедренных артерий (может быть нормальной у новорожденных с большим ОАП) – ослаблена либо отсутствует.
2. Измерение давления на верхних и нижних конечностях (наличие градиента более 20мм.рт.ст.) с определением лодыжечно-плечевого индекса (норма 0.9-1.35).
Лабораторные исследования: изменения не специфичны.
Инструментальные исследования:
1. Обзорная рентгенография органов грудной клетки (узурация ребер и гипертрофия миокарда левого желудочка).
2. Эхокардиография (наличие сужения и нарушение кровотока нисходящего отдела аорты, наличие градиента более 20 мм.рт.ст., гипертрофию миокарда левого желудочка, исключение сопутствующей патологии).
3. Мультислайсная спиральная томография, КТ-ангиография (грудные дети)/МРТ грудной аорты (подростки, взрослые). Позволяет определить локализации, протяженность, наличие сопутствующих аномалий.
4. МРТ головного мозга для исключения аневризмы сосудов Велизиева круга (подростки и взрослые).
5. ЭКГ (признаки гипертрофии левого желудочка).
6. Катетеризация полостей сердца с аортографией, проводится на усмотрение хирурга/интервенционного кардиолога.
Показания для консультации специалистов:
Показанием для консультации специалистов является наличия у пациента сопутствующих патологий других органов и систем за исключением ССС. Консультации могут осуществляться как до, так и в послеоперационном периоде.
1.4. Пороки с обеднение большого круга кровообращения
В
эту группу врожденных пороков
сердечно-сосудистой системы входят
коарктация аорты и перерыв дуги аорты.
Коарктация аорты
Анатомические
варианты коарктации аорты весьма
разнообразны и по локализации сужения
и по его протяженности и по сочетанию
с другими пороками сердечно-сосудистой
системы. Наиболее типичным местом
локализации является место перехода
дуги в нисходящую часть.
Выше
места сужения, т.е. восходящий отдел
аорты и сама дуга аорты расширены,
нижележащий отдел сужен.
Обязательным
при коарктации аорты является наличие
большого количества коллатералей между
верхней и нижней половиной туловища.
Их суммарный просвет, как правило,
превышает просвет аорты.
Обязательным
признаком является изменение строения
стенки аорты. Эластичные свойства стенки
снижаются, модуль объемной эластичности
увеличивается, а растяжимость уменьшается.
В связи с тем, что эластичные и емкостные
свойства всей аорты определяются
преимущественно состоянием грудного
отдела аорты, то функционирование
аортальной компрессионной камеры
необходимой для нормального кровотока
нарушено.
Таким
образом, при коарктации аорты имеет
место:
-повышение
периферического сопротивления для
аортального кровотока
увеличение
сосудистой артериальной емкости, за
счет развития коллатералей
резкое
снижение емкостнто-эластичных свойств
аортальной компрессионной камеры.
Разница
максимальных давлений между верхней и
нижней половинами туловища колеблется
в пределах от 18 до121 мм рт. ст.
Внутрисердечная
гемодинамика при коарктации аорты
выглядит следующим образом. Происходит
увеличение давления в левом желудочке,
а так как, диастолическое давление в
аорте тоже повышено, при этом фаза
изометрического сокращения нормальна,
то скорость нарастания давления резко
увеличивается. После открытия аортального
клапана первая порция крови выбрасывается
в аорту и исчерпывает сниженные
емкостно-эластические возможности
аортальной камеры. А так как отток
нарушен из-за имеющегося сужения, то
поступление следующей порции крови
ведет к дальнейшему подъему аортального
и левожелудочкового давления. Так
происходит до тех пор, пока отток из
аорты не превысит желудочковый выброс.
После этого давление резко снижается
до момента захлопывания клапана, и
дальше следует нормальная фаза
изометрического расслабления. Происходит
и изменение структуры диастолической
части сердечного цикла. Среднедиастолическое
и конечнодиастолическое давление
повышается, но незначительно. Это
происходит за счет того, что давление
крови в коронарных артериях повышается
по мере подъема аортального давления,
следовательно соответствует уровню
внутрижелудочкового давления. Это дает
возможность для более адекватного
кровоснабжения миокарда.
Однако
основные процессы нарушения и компенсации
гемодинамики развертываются в системной
циркуляции. Отмечено, что несмотря на
выраженное препятствие току крови,
минутный объем как правило находится
на верхней границе нормы а иногда и
повышен.. Давление в верхней половине
тела также повышено . Систолическое
давление крови в нижних конечностях
при достаточно выраженном коллатеральном
кровотоке нормально или несколько
снижено, а диастолическое повышено. В
результате этого снижено пульсовое
давление, а среднее давление в артериях
нижней половины тела нормально или
слегка снижено.
Таким
образом, при коарктации аорты имеется
систолическая и диастолическая
гипертензия в верхней половине туловища
и небольшая диастолическая гипертензия
в нижней половине туловища при нормальном
среднем и систолическом давлении.
Механизм
развития гипертензии в верхней половине
туловища достаточно сложен. Существует
две теории формирования гипертензии
при коарктации аорты. Первая, подразумевает
под собой наличие гипертензии как ответ
на активацию почечного механизма
поддержания давления, так как есть
снижение почечного кровотока и как
следствие гипоксию почечной ткани.
Вторая теория, основывается на повышении
сосудистого сопротивления, являющегося
проявлением общей нейро-эндокринной
регуляции.
Однако
следует отметить, что коллатеральное
кровообращение развивающиеся при данной
патологии имеет большие резервы. Поэтому
пациенты страдающие коарктацией аорты
находясь в покое, не предъявляют жалоб.
Только при повышении физической нагрузки
появляются соответствующие клинические
проявления ишемии нижних конечностей
с характерным комплексом жалоб.
Но
столь обильное развитие коллатералей
предохраняющие больного от гипертензии
ведет к увеличению объема циркулирующей
крови и увеличению минутного объема
сердца. По данным некоторых авторов
минутный объем сердца увеличивается
до 158% должной величины.
Сопротивление
в верхней половине тела повышено, ниже
места сужения нормальное или незначительно
снижено. Повышенное сопротивление
сосудов объясняется тем, что коллатерали
извиты и достаточно протяженны. Сюда
же необходимо отнести раздражение
синокаротидных и аортальных зон в
условиях гипертензии верхней половины
туловища.
Равновесие
и распределение крови между коллатералями
верхней половины туловища поддерживается
за счет увеличения их сопротивления
иначе бы происходил сброс крови в
расширенные сосуды верхней половины
тела минуя коллатерали.. Этого не
происходит и соотношение кровотока
верхней и нижней половины тела в покое
остается в нормальных границах.
Следовательно,
при коарктации аорта развивается сложная
приспособительная реакция с участием
нервно-эндокринного звена, приводящая
к увеличению сопротивления в верхней
половине туловища и снижению депрессорных
реакций в ответ на эту гипертензию.
Увеличение минутного объема большого
круга развивающиеся при этом улучшает
условия деятельности сердца.
Справочное руководство по коарктации аорты
- Справочник по заболеваниям в клинике Мэйо
- Коарктация аорты
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 20 июня 2020 г.
На этой странице
Обзор
Аорта — самая большая артерия в вашем теле. Он перемещает богатую кислородом кровь от сердца к остальным частям тела. Сужение аорты (коарктация аорты, произносится как ko-ahrk-TAY-shun) заставляет ваше сердце сильнее перекачивать кровь, чтобы продвигать кровь через аорту.
Коарктация аорты обычно присутствует при рождении (врожденная). Хотя заболевание может повлиять на любую часть аорты, дефект чаще всего находится рядом с кровеносным сосудом, который называется артериальным протоком. Симптомы могут варьироваться от легких до тяжелых. Это может не быть обнаружено до взрослого возраста, в зависимости от того, насколько сужена аорта.
Коарктация аорты часто возникает вместе с другими пороками сердца. Хотя лечение обычно бывает успешным, заболевание требует тщательного наблюдения в течение всей жизни.
Симптомы
Симптомы коарктации аорты зависят от тяжести состояния. У большинства людей симптомы отсутствуют. Легкая коарктация не может быть диагностирована до достижения зрелого возраста.
У младенцев с тяжелой коарктацией аорты симптомы могут появиться вскоре после рождения. К ним относятся:
- Бледная кожа
- Раздражительность
- Сильное потоотделение
- Затрудненное дыхание
- Затруднения при кормлении
Люди с коарктацией аорты также могут иметь признаки или симптомы других пороков сердца, которые часто возникают вместе с этим заболеванием.
Признаки или симптомы коарктации аорты в младенчестве обычно включают:
- Высокое кровяное давление
- Головные боли
- Слабость мышц
- Судороги ног или холодные ноги
- Носовые кровотечения
- Боль в груди
Когда обращаться к врачу
Обратитесь за медицинской помощью, если у вас или вашего ребенка есть следующие признаки или симптомы:
- Сильная боль в груди
- Обморок
- Внезапная одышка
- Необъяснимое высокое давление
.
Коарктация аорты | Детская эхокардиография
Коарктация аорты
Тайлер Фик, Мэриленд
Обзор и естественная история:
Коарктация аорты — это сужение аорты, чаще всего в области, удаленной от сосудов головы и шеи, в области, называемой перешейком аорты. Этот участок коарктации, также называемый «юкстадуктальной» аортой, представляет собой часть аорты, находящуюся в непосредственной близости от того места, где вставляется артериальный проток.Артериальный проток — это кровеносный сосуд, присутствующий у плода, который обычно закрывается постнатально в течение первых нескольких часов или дней жизни. Закрытие КПК может вызвать сужение аорты. Помимо дискретной коарктации, у некоторых пациентов может наблюдаться коарктация длинного сегмента или диффузная гипоплазия поперечной дуги.
Эпидемиология
Коарктация обнаруживается у 6–8% пациентов с врожденными пороками сердца. Связанные аномалии включают двустворчатый аортальный клапан, дефект межжелудочковой перегородки, небольшие левые структуры (также известные как вариант / комплекс Шона), а также варианты анатомии единственного желудочка.Коарктация аорты также является причиной небольшого процента детей, у которых в более позднем возрасте диагностирована системная гипертензия.
Эмбриология и генетика :
Дуга аорты, сосуды головы и шеи развиваются на сроке от 6 до 8 недель беременности. Эмбриологическая дуга аорты 3 rd сохраняется как общая сонная артерия. Левая дуга 4 образует дугу грудного отдела аорты и перешеек аорты. Правая дуга аорты 4 -я в норме развернута.Левая дуга аорты 6 развивается в ОАП. Коарктация — результат аномального эмбриологического развития левых 4 и 6 дуг аорты. Существуют две известные теории, объясняющие коарктацию:
- Теория протоковой ткани : Коарктация — это результат миграции протоковой ткани в область перешейка аорты с последующим сужением и сужением просвета аорты.
- Гемодинамическая теория : Коарктация развивается вторично по отношению к гемодинамическим нарушениям, при которых в течение внутриутробного периода кровоток через дугу аорты снижается.Определенные поражения ИБС (такие как ДМЖП, стеноз аорты и гипоплазия дуги) уменьшают кровоток через перешеек аорты и способствуют развитию коарктации.
Существует повышенная распространенность коарктации при различных генетических синдромах, таких как синдром Тернерса (XO), синдром Вильямса, синдром Нунана, синдром Рубенштейна-Тайби, синдром Аладжилля, нейрофиброматоз, синдром Кабуки и синдром PHACES. Есть небольшое преобладание мужчин. У потомков и других родственников первой степени родства с диагнозом обструктивное левостороннее поражение сердца в десять раз выше риск коарктации и других поражений сердца
Гемодинамика :
Во время жизни плода гемодинамика редко нарушается, учитывая небольшой процент комбинированного желудочкового выброса, который проходит через перешеек аорты.После рождения и закрытия PFO и PDA весь сердечный выброс должен теперь пересекать перешеек аорты. В зависимости от тяжести коарктации картина может варьироваться от легкой гипертензии (умеренная коарктация) до систолической дисфункции ЛЖ с застойной сердечной недостаточностью и кардиогенного шока (более тяжелая коарктация).
В условиях тяжелой послеродовой коарктации после закрытия протока у новорожденных снижается ударный объем, повышается конечное диастолическое давление в левом желудочке и повышенное давление в левом предсердии, что может прогрессировать до легочного венозного застоя и легочной гипертензии.На фоне пониженного сердечного выброса наблюдается снижение перфузии миокарда и системной перфузии с развитием лактоацидоза и поражения органов-мишеней (почек, печени, кишечника).
Цели эхокардиографического исследования:
- Коарктация лучше всего визуализируется с надгрудинной выемки с помощью двухмерной, цветной и спектральной доплеровской визуализации. Получите максимальную скорость со средним градиентом давления через поперечную арку и перешеек (место коарктации)
- Поток часто будет высокой скоростью с постоянным потоком в диастолу (диастолический сток)
- Определите дуговидность и паттерн ветвления сосудов головы и шеи и оцените дистальное смещение левой подключичной артерии (часто наблюдаемое) с точки зрения надгрудинной вырезки
- Получите точные двухмерные измерения дуги аорты вместе с z-показателями (восходящая аорта, проксимальная поперечная дуга, дистальная поперечная дуга, перешеек аорты).Определите, есть ли изолированная коарктация или диффузная гипоплазия поперечной дуги (может определить, подходит ли хирург к хирургическому вмешательству с помощью средней стернотомии или боковой торакотомии)
- Размеры арки
- Проксимальная поперечная дуга: диаметр дуги аорты между безымянной артерией и левой сонной артерией
- Дистальная поперечная дуга: диаметр дуги аорты между левой сонной артерией и левой подключичной артерией
- Перешеек аорты: диаметр дуги аорты дистальнее левой подключичной артерии
- Нормальные измерения дуги новорожденного в качестве приблизительной оценки: вес в кг + 1 для проксимальной дуги, вес в кг для дистальной дуги, затем> 2-3 мм на перешейке
- При коарктации может наблюдаться ослабленный / притупленный режим потока (сниженная скорость) с постоянством потока в диастолу (диастолический сток) в допплеровском абдоминальном отделе аорты при оценке подреберья
- Важно выполнять доплеровскую оценку пульсовой волны под углом, наиболее параллельным и наименее перпендикулярным углу брюшной аорты.
- Подробная оценка левосторонних структур (аортальный клапан, митральный клапан, левый желудочек) на предмет гипоплазии (с z-баллами) и оценка аномалий, таких как двустворчатый / гипопластический аортальный клапан, аномальный или гипоплазический митральный клапан, гипоплазия левого желудочка.
- Оцените межжелудочковую перегородку на предмет дефектов межжелудочковой перегородки с помощью детальных обследований (2D и цветная и спектральная допплерография при наличии ДМЖП) с парастернальной, апикальной и субкостальной проекций.
- Оценить наличие, размер и структуру потока в артериальном протоке с помощью 2D, цветного и спектрального допплера с надгрудинной вырезки (вид трех сосудов) и парастернальных изображений.При коарктации КПК должен быть справа налево или двунаправленным.
- Нельзя исключить коарктацию аорты при наличии КПК. Часто КПК должен сжаться, прежде чем коарктация станет очевидной.
- Обследование на диспропорцию правого / левого сердца (RVH / дилатация правого желудочка), а также на гипоплазию левого желудочка различной степени
- Оценка предсердного сообщения, если таковое имеется, с указанием размера, направления и среднего градиента давления
- Обследуйте легочную гипертензию (размер правых отделов сердца, трикуспидальная и легочная регургитация, доплеровские модели и конфигурация перегородки на основании изображений короткой оси парастернала)
- Подробная оценка систолической функции правого (TAPSE, изменение фракционной площади правого желудочка) и левого желудочка (m-режим, пуля и биплан Симпсона), поскольку критическая коарктация может привести к снижению функции желудочков.
КТ пациента с двустворчатым аортальным клапаном с сильно расширенной восходящей аортой и тяжелой коарктацией аорты
Артикул:
- Мосс, Артур Дж. И Хью Д. Аллен. Болезнь сердца Мосса и Адамса у младенцев, детей и подростков: включая плод и молодых взрослых. 9 -е издание . Филадельфия: Wolters Kluwer Health / Lippincott Williams & Wilkins, 2016.
- Андерсон Р., Бейкер Э., Пенни Д., Редингтон А., Ригби М. и Верновски Г. Детская кардиология . Филадельфия: Черчилль Ливингстон, 2010.
- Jaquiss, R. Коарктация аорты: анастомоз конец в конец. Оперативные методы в торакальной и сердечно-сосудистой хирургии, Том 7, № 1, 2002; 2-10
- Mery, C et al. Современные результаты восстановления коарктации аорты посредством левой торакотомии. Ann Thorac Surg, 2015; 1039-46.
- Fesseha, A et al.Новорожденные с коарктацией аорты и кардиогенным шоком: презентация и исходы. Ann Thorac Surg, 2005; 1650-5.
- Йетман А.Т., Старр Л., Санманн Дж., Уайлд М., Мюррей М., Крамер Дж. В.. Клиническая и эхокардиографическая распространенность и выявление врожденных и приобретенных сердечных аномалий у девочек и женщин с синдромом Тернера. Am. J. Cardiol. 2018 15 июля; 122 (2): 327-330.
- Изображения выше использованы с разрешения Техасской детской больницы и любезно предоставлены отделением кардиоторакальной хирургии.
.

