 В практике любого врача бывают случаи передозировки лекарств или же побочными действиями и часто это связано с особенностью действия лекарства или чувствительностью к препарату. Давайте рассмотрим, что такое медикаментозный или ятрогенный гипотиреоз, когда он случается и что делать, если он все-таки развился. Блокирование функции щитовидной железы требуется при таком состоянии как тиреотоксикоз, которое может быть вызвано разными причинами, но оставим это для другой статьи.
В практике любого врача бывают случаи передозировки лекарств или же побочными действиями и часто это связано с особенностью действия лекарства или чувствительностью к препарату. Давайте рассмотрим, что такое медикаментозный или ятрогенный гипотиреоз, когда он случается и что делать, если он все-таки развился. Блокирование функции щитовидной железы требуется при таком состоянии как тиреотоксикоз, которое может быть вызвано разными причинами, но оставим это для другой статьи.
Чтобы гормоны щитовидной железы не разрушили организм человека в состоянии гиперфункции мы вынуждены снизить работу щитовидки и порой это делается с избытком. Так развивается обратное состояние – гипотиреоз, вызванный в результате лечения. Но есть препараты из других сфер медицины, которые могут вмешиваться в нормальную работу щитовидной железы.
Причины медикаментозного гипотиреоза
Абсолютная блокада щитовидной железы может быть вызвана несколькими причинами:
- Препараты тиреостатического действия (тирозол, пропицил)
- Большие дозы йода (раствор люголя, йодная настойка, амиодарон), в том числе радиоактивного J131
- Препараты лития
- Перхлорат калия
Есть препараты, которые оказывают относительное гипотиреозное действие, т.е. не угнетают работу ЩЖ полностью или же вызывают тканевой гипотиреоз, нарушая конверсию Т4 в Т3:
- Статины
- Бета-блокаторы (особенно анаприлин)
- КОК (оральные контрацептивы)
- Антидепрессанты (золофт, прозак)
- Фторсодержащие препараты применяемые в стоматологии, фторированная вода и пища
- Пероральные ретиноиды (Третиноин)
- Ингибиторы протонной помпы (Омепразол)
- Антибиотики
- Интерфероны
- Кортикостероиды
- Противосудорожные препараты
Что делать
В случае, если вы принимаете препараты с целью снижения работы щитовидной железы из-за имеющегося тиреотоксикоза и у вас в результате лечения развился гипотиреоз, то нужно откорректировать дозы препарата и/или добавить синтетические препараты щитовидной железыс заместительной целью (схема “блокируй и замещай”)
Если у вас нет и не было никаких проблем с функцией щитовидной железы, но вы вынуждены принимать лекарства из перечисленных списков по поводу другой патологии, то придется более тщательно контролировать уровень тиреоидных гормонов в течении 3-6 месяцев с начала приема. Возможно, что принимаемые лекарства повлияют на работу железы. В этом случае нужно ставить вопрос либо об отмене проблемного препарата, либо о замене на безопасный с подобным действием, либо совмещать прием с синтетическими гормонами щитовидной железы, если первые два варианта невозможны и развился явный гипотиреоз.
Еще раз повторюсь, что прием лекарственных средств из второго списка не всегда и не у всех приводят к снижению функции щитовидной железы, поэтому следует мониторить уровень гормонов и начинать действовать, если видна явная отрицательная динамика. По возможности просто избегать этих категорий лекарств.
С теплотой и заботой, эндокринолог Лебедева Диляра Ильгизовна
С теплотой и заботой, эндокринолог Лебедева Диляра Ильгизовна 
Ятрогенный гипотиреоз симптомы лечение
Примерно в 30% случаев при диагнозе «Гипотиреоз» речь идет о ятрогенном заболевании, которое развивается в ответ на радиойодтерапевтическое воздействие или хирургическое вмешательство.
Многочисленные исследования пациентов, которым была проведена радикальная или частичная тиреоидэктомия, обнаружили, что вероятность развития ятрогенного гипотиреоза напрямую зависит от проведенного объема хирургического вмешательства.
Ятрогенный гипотиреоз является одним из видов приобретенного гипотиреоза — самой распространенной патологии эндокринной системы.
В этом случае болезнь, как правило, носит устойчивый необратимый характер.
Как протекает ятрогенный гипотиреоз
Если в организме отсутствуют тиреоидные гормоны или возникает их дефицит, что и происходит при ятрогенном гипотиреозе, — патологические изменения затрагивают все его органы и системы без исключения.


Так как главной функцией гормонов щитовидной железы является обеспечение и контроль за клеточным дыханием — основой всех обменных процессов, при возникшем их недостатке ткани организма перестают получать необходимое количество кислорода, отмечается низкий расход и энергии и неполноценная утилизация энергетических веществ.
Поэтому при ятрогенном приобретенном гипотиреозе возникает снижение продукции множества энергозависимых клеточных основ, которые несут ответственность за нормальную работу каждой клетки.
Тяжелая форма заболевания осложняется микседемой —
муцинозным отеком, который наиболее выражен в соединительных тканях организма.
Симптомы
Клиническая картина ятрогенного гипотиреоза напрямую зависит от скорости падения и развития дефицита тиреоидных гормонов в крови.
В большинстве случаев она имеет многогранный характер, однако у некоторых пациентов жалобы могут относиться только к одной из систем организма, в частности болезни-«маске» или развитию микседемы.
Выраженная форма заболевания, вызванная стойкой нехваткой тиреоидных гормонов, приводит к развитию у больного характерной микседемы,
- внешность такого человека приобретает отечный вид,
- лицо становится похоже на маску со слабой мимикой и одутловатостью.
Также отмечается
- потеря волос,
- сухость кожных покровов,
- снижение слуха на фоне отечности евстахиевой трубы.
Больные приобретенным гипотиреозом становятся медлительными, апатичными, нарушается их речь — она становится более медленной, бессвязной, менее внятной, словно у человека заплетается язык.
Страдает и нервная система:
развивается депрессия, снижаются умственные способности, преследует сонливость и хроническая усталость.
Изменения касаются и обменных процессов: пациенты могут набирать в весе, однако выраженной стадии ожирения среди них не отмечается.
В редких случаях развивается гипотермия — температура тела становится ниже нормы, в связи с чем человек жалуется на постоянную зябкость, — то есть нарушения при ятрогенном гипотиреозе затрагивают и центральное кровообращение.
Со стороны сердца и сосудов нередко обнаруживается брадикардия и небольшая гипертензия.
Страдают и органы пищеварения: появляются запоры, дискинезия желчевыводящих путей, отсутствие аппетита, гепатомегалия.
Основным серьезнейшим следствием любой формы гипотиреоза, в том числе и ятрогенного, — является гипотиреоидная кома, еще ее принято называть микседематозной.
Чаще всего эта патология развивается у лиц с не диагностированным заболеванием или при отсутствии должного лечения.
В 80% случаев это тяжелейшее состояние, для которого характерно массовое угнетение всех жизненно-важных функций организма, заканчивается гибелью человека.
Лечение
После хирургического удаления большей части железы или применения в качестве лечения радиойодтерапии, — возникает устойчивый недостаток тиреоидных гормонов в организме.
И с этого момента важно начать их полноценное замещение, что является жизненной необходимостью для каждого такого пациента.
Проще говоря, врач назначает больному синтезированные гормоны в виде таблеток.
Принимать их человеку придется на протяжении всей жизни.
К счастью современные препараты практически имеют идентичный состав и спектр действия, сопоставимый с натуральным тироксином, поэтому они хорошо усваиваются и переносятся организмом.
Принимая эти гормональные средства, человек может жить своей обычной жизнью, забыв о гипофункции эндокринного органа.
Профилактика
Профилактикой приобретенного ятрогенного гипотиреоза является совершенствование хирургического вмешательства на щитовидную железу, строжайший подбор дозировок антитиреоидных препаратов, направленных на лечение ее гиперфункции, а также своевременно проведенная терапия тиреоидита.
Гипотиреоз
Гипотиреоз, возможности гомеопатического лечения и фитотерапии.
Щитовидная железа по — латински называется glandula thyreoidea, поэтому во всех медицинских терминах, обозначающих её, присутствует приставка «тирео». Располагается щитовидная железа на передней поверхности шеи, практически под кожей и может легко прощупываться, особенно при наличии патологических изменений в ней.
По форме она напоминает бабочку, так как состоит из двух долей и перешейка. Часто правая доля по размеру больше левой. Структурной единицей щитовидной железы является фолликул, несколько фолликулов – тиреон, а затем дольки, из которых формируются доли. Внутри фолликула содержится коллоид, который состоит из тиреоглобулина ( гормон щитовидной железы, связанный с белком). Это своеобразное депо гормонов щитовидной железы, запасов их хватает на 2-3 месяца.
Фолликулярный эпителий вокруг фолликула составляют А- клетки – тиреоциты. Их главная функция – синтез гормонов – тироксина ( Т 4) и трийодтиронина ( Т 3) из йода, который они поглощают из кровотока. По строению тироксин довольно прост, содержит 2 бензойных кольца и четыре атома йода, Т3 – три атома йода. Тироксина (Т4) значительно больше, а Т3 – значительно активнее.
Существуют ещё В клетки щитовидной железы – клетки Ашкинадзе — пролиферативные. Паренхима щитовидной железы отличается повышенной способностью к пролиферации. Источником роста тиреоидной паренхимы являются В клетки эпителия фолликулов. Это является предпосылкой для возможности гомеопатической терапии щитовидной железы. Кроме того, есть ещё, парафолликулярные нейроэндокринные С клетки.
В отличие от тироцитов, парафолликулярные клетки не поглощают йод, но способствуют образованию нейроаминов (норадреналина и серотонина) и имеют отношение к биосинтезу гормонов кальцинонина и соматостатина. Посредством выработки тиреоидных гормонов щитовидная железа обеспечивает усвоение калорий – глюкозы клетками. С током крови тироксин и трийодтиронин доставляется к каждой клеточке нашего организма и открывает их мембраны для инсулина, способствуя утилизации глюкозы, т.е питанию клеток и тканей.
Но самое, наверное, интересное – это регуляция функции железы. Она осуществляется тиреотропным гормоном (ТТГ) гипофиза по типу обратной связи. Тиреотропный гормон побуждает щитовидную железу продуцировать тироксин, то есть он её стимулирует. Когда в крови мало тироксина, уровень ТТГ повышается , он как бы подстёгивает железу к синтезу гормонов и. Наоборот, если тироксина много, он в свою очередь тормозит выработку ТТГ в гипофизе и уровень его снижается. В зависимости от потребностей организма этот процесс постоянно повторяется. И в нормальном состоянии концентрация всех гормонов сбалансирована, но при патологии всё меняется.
При тиреотоксикозе: в крови постоянно высокий уровень тиреоидных гормонов Т3 и Т4, соответственно очень низкий ТТГ. При гипотиреозе: высокий ТТГ и низкие показатели Т3 и Т4. Поэтому тиреотоксикоз – всегда протекает с повышенным обменом тканей и органов, а гипотиреоз сопровождается замедленным обменом веществ со всей вытекающей из этого симптоматикой.
Симптомы гипотиреоза не являются строго специфическими. При этом состоянии происходит нарушение всех обменных процессов в организме. Нарушается сердечная деятельность, работа нервной системы, желудка, кишечника, почек, репродуктивной системы. Пациенты ходят по врачам и лечатся от всех болезней, когда следовало бы отправить его к эндокринологу! Необходимо вовремя распознать гипотиреоз, поскольку возможно развитие микседемы и кретинизма в далеко зашедшей стадии гипотиреоза.
Каковы же его основные симптомы?
Общие симптомы: слабость, быстрая утомляемость, выраженная зябкость ( ощущение холода даже в жару), прибавка в весе, задержка жидкости в организме – отёчность тканей, особенно лица, параорбитальные отёки, отёки ног, кистей рук. Вдруг начинается храп во сне по причине отёка тканей гортани. Появляются мышечные боли и судороги, выраженная сухость кожи, ломкость ногтей, обильное выпадение волос. Прогрессирует анемия. Повышенный уровень холестерина в крови, который не корригируется гипохолестериновой диетой и статинами.
Нервная система: вялость, сонливость, трудное утреннее пробуждение, ухудшение памяти и скорости мыслительных процессов, ухудшение слуха, сниженный фон настроения вплоть до депрессий. Тревожные состояния. Чувство кома в горле. Потеря интереса к близким, родственникам, профессиональной деятельности.
Сердечно-сосудистая система: замедленный пульс, повышение диастолического давления, полисерозиты, особенно гидроперикард.
ЖКТ: желчнокаменная болезнь, дискинезия ЖВП, стойкое повышение печёночных ферментов, хронические запоры.
Мочеполовая система: любые нарушения менструального цикла: аменорея, дисменорея, кровотечения. Бесплодие. Выделения из молочных желез ( не связанные с кормлением ребёнка). Снижение либидо. Нарушение эрекции у мужчин.
Каковы же причины, вызывающие гипотиреоз?
Наиболее часто это состояние является следствием аутоиммунного тиреоидита. Развивается аутоиммунное воспаление, когда по непонятной причине антитела разрушают собственные клетки щитовидной железы, и она перестает вырабатывать достаточно тироксина. Это разрушение происходит медленно, годами, а в крови у пациентов обнаруживается нарастание титра антитиреоидных антител.
Другие причины – чаще всего ятрогенные, в результате травмы или оперативного вмешательства на щитовидной железе.
Кроме того, возможно его развитие в результате действия радиоактивного излучения. В этих случаях, как правило, сразу назначается заместительная терапия L – тироксином и симптомы гипотиреоза не развиваются.
Что же может предложить гомеопатия и фитотерапия для лечения такого многоликого гипотиреоза ?
Прежде всего, этим больным показана диета со сниженным по калорийности питанием (на 10-20% по отношению к физиологической норме) за счет уменьшения количества углеводов и особенно жиров при нормальном, а еще лучше — несколько повышенном содержании белка, учитывая то, что белки необходимы для синтеза гормонов щитовидной железы.
Из рациона исключают богатые холестерином и солёные продукты, уменьшают потребление воды. Целесообразно увеличение в рационе овощей, фруктов, ягод, их соков, кисломолочных продуктов, блюд содержащих пшеничные отруби, обладающих послабляющим действием.
Пациенты с гипотиреозом не должны злоупотреблять продуктами, богатыми витамином А и его провитамином — каротином. Это относится в первую очередь к сливочному маслу, печени, овощам и плодам с оранжевой мякотью, например, тыкве, моркови, абрикосам. Понятно, что речь не идет о полном запрете данной группы продуктов из-за большой значимости витамина А в жизнедеятельности организма.
Питание должно быть дробным — 5-6 разовым, так как каждый прием пищи стимулирует гормонообразовательную функцию щитовидной железы.
Из средств народной медицины, которые могут служить подспорьем в лечении гипотиреоза, рекомендуются витаминно-питательные смеси из лимона, меда и орехов.
Например, взять 1 лимон средней величины, пропустить через мясорубку вместе с кожурой и размешать с одним стаканом меда.
Принимать по 1 ст.л. 3 раза в день длительное время. Грецкие орехи и мед. Ядра 3—4 грецких орехов смешать с 1 ст.л. меда. Это разовая порция, которую принимают по утрам натощак длительное время.
Рецепты народной медицины при гипотиреозе:
1. 1 ст.л. сухого порошка морской капусты залить одним стаканом кипятка, настоять до разбухания, процедить, добавить 2-3 объема свежего творога, порошок 10 ядер грецких орехов, 1 ст.л. чеснока, заправить подсолнечным маслом и добавлять в пищу 1-2 раза в неделю при гипофункции щитовидной железы.
2. Отличным лечебным средством при гипотиреозе является настойка свекольного сока. Требуется: 250 г водки, 1/2 стакана свекольного сока. Способ приготовления. Свежую свеклу натереть на мелкой терке, отжать сок и разбавить его водкой, настаивать 2 дня. Принимать 3 раза в день по 2 ст. л., запивая 1/2 стакана воды. Курс лечения — 15 дней, затем перерыв на 7 дней и повтор лечения — 10 дней.
3. Мед, измельченные гречка и орехи. Хранить в холодильнике. При зобе 2-3 степени 1 день в неделю есть только эту смесь. Курс лечения 6 недель. При необходимости повторить через месяц.
4. 1 ст.л. измельченной травы лапчатки белой залить одним стаканом кипятка. Настоять в течение недели в темном месте, периодически встряхивая, процедить. Пить по 1 ч.л. с водой 3-4 раза в день за 30 минут до еды. Лечение 1,5 месяца.
5. Ягоды калины засыпать в банку и залить медом, настоять в течение месяца и принимать натощак по столовой ложке.
6. 1 кг черноплодной рябины измельчить, смешать с сахаром и принимать по чайной ложке 3 раза в день.
7. Плоды фейхоа пропустить через мясорубку и засыпать сахаром в соотношении 1:1. Хранить в холодильнике, принимать по 1-2 ч. ложки по желанию.
8. 1 ст. ложку сухой травы мокрицы залить 1 стаканом кипятка. Когда настой остынет, процедить и принимать 3 раза в день по 1/3 стакана за 30 минут до еды.
9. Помогает также женьшень. Как установлено болгарскими учеными, женьшень повышает функцию щитовидной железы при её угнетении. Настойку женьшеня (аптечный препарат) принимать по 30 капель 3 раза в день. Курс лечения — 1 месяц. Через 15 дней курс повторить.
Как видно, существуют способы поддержания функции щитовидной железы с помощью фитотерапии, следует только выбрать рецепт, который подойдёт конкретному больному.
Сделав выборку за 4 последние года гомеопатической практики, оказалось, что каждый пятый, обратившийся за помощью, имеет то или иное заболевание щитовидной железы.
При этом процент женщин составил 98 из тех, кто имел проблемы с железой и 2% — мужчины. 2/3 пациентов с патологией щитовидной железы имели гипотиреоз, остальные – эутиреоз и небольшое количество — повышенную функцию железы. С тиреотоксикозом к гомеопату обращаются редко.
Какие средства можно рассмотреть для лечения гипотиреоза?
Наиболее часто назначаемые в моей практике препараты при гипотиреозе:
1. Арника – ятрогенный гипотиреоз, в анамнезе – травмы, переломы, полостные операции, оперативные вмешательства на щитовидной железе. Развиваются мышечные боли, судороги в них, часто лёгкое возникновение синяков, нарушение в свёртывающей системе крови, повышение печёночных ферментов. Как проявление реакции организма на повреждение.
2. Колхикум – патогенез этого средства очень соответствует гипотиреозу. Чувство холода, слабость, вялость, отёчность тканей, особенно вокруг глаз, повышенная чувствительность к запахам, особенно кухонным, тошнота от запаха пищи. Болезненность и отёчность суставов, расстройство стула, осенние обострения.
3. Сепия – трудное пробуждение, отёчные верхние веки, замедленность действий и речи, депрессивное состояние, равнодушие к семье и к работе, сухая шелушащаяся кожа с тёмной пигментацией на скулах, на носу в виде бабочки. Склонность к запорам, опущение органов малого таза, различные женские болезни.
4. Калий карбоникум – отёчность верхних век в области внутреннего угла, отёки конечностей. Слабость, бледность, потливость, избыточный вес. Боли в пояснице, особенно во время месячных. Кровотечения в климаксе. Болезненность различных суставов. Нарушение сна, ранние пробуждения. Сердцебиения, экстрасистолия. Судороги ног.
5. Графит – плотная отёчная кожа, явления фолликулита на плечах. Выпадение волос, ломкость ногтей, онихомикоз. Склонность к ожирению. Безразличие к окружающему. Повышенная плаксивость, подобно Пульсатилле. Вялый кишечник. Отсутствие стула несколько дней. Графит является наиболее частым назначением в моей практике при гипотиреозе.
6. Арсеникум альбум – слабость, тревожность, страх ближе к ночи, плохое засыпание. Поливисцериты: гидроперикард, м. б. асцит. Одышка по ночам, вынужден спать полу сидя. Никтурия. Увеличение печени, высокие показатели холестерина и печёночных ферментов.
7. Туя – кожа как «апельсиновая корка», грубые носогубные складки, лицо сальное, с угревой сыпью, будто «побито оспой», на коже множественные родинки, бородавки. В анамнезе – полипы различных органов ( кишечника, мочевого пузыря). У женщин – миомы матки, эрозии шейки, бели, молочница. Сентиментальность, склонность к грусти, особенно в сырую погоду. Гидрофильность тканей усугубляется в дождь. Хорошо уходят отёки тканей при приёме Туи.
8. Тиреоидин – этот препарат из ткани телячьей щитовидной железы применяется не так часто, как можно было бы ожидать. Показан не всем. Необходимо найти подобие: крупные черты лица, практически акромегалоидные, грубая кожа. Крупные части тела: конечности, тело, голова. Диспропорции в строении тела. Отёчные кисти рук и стопы, как подушечки. Может быть отёчная «толстая» шея. Повышен уровень печёночных ферментов, дислипидемия.
9. Плюмбум металликум, ацетикум – сейчас стал более частым назначением, наверное, в связи с загрязнением окружающей среды тяжёлыми металлами и их влиянием на функцию железы. Беспокоят ноющие боли в конечностях, слабость в них, онемение пальцев, нарушения памяти. Стреляющие боли в конечностях и в том числе в щитовидной железе. Затруднение речи, бессонница, депрессивные состояния, фобии. Веки пастозные, опущены. Тёмно-коричневые пятна по всему телу. Спастические запоры с тенезмами и спазмами в животе. Дисменорея и меноррагия у женщин. Повышен холестерин, креатинин и печёночные ферменты. Применение этого средства в сочетании с употреблением чистой воды помогает избавиться от этих симптомов и явлений гипотиреоза.
Вот далеко на полный перечень препаратов, применяемых для лечения гипотиреоза. В каждом случае необходимо делать выбор по совокупности симптомов для того, чтобы появилась возможность для восстановления морфологической структуры и функции щитовидной железы.
Это одина из самых удивительных желез нашего организма, которая влияет на эмоции, способствует яркому восприятию жизни. И она способна к регенерации!
Действие гомеопатических препаратов недостаточно исследовано, в том числе на щитовидную железу. Но возможности этого метода не вызывают сомнений. И в лечении эндокринопатий, в т. ч. гипотиреоза — за гомеопатией большое будущее!
← назад
Гипотиреоз – клинический синдром, вызванный стойким дефицитом гормонов щитовидной железы или снижением их биологического эффекта на тканевом уровне. Для гипотиреоза характерна неспецифичность клинической картины, нарушения функции различных органов и систем, маскирующие основные проявления болезни, пожизненная заместительная терапия. Это формирует, с одной стороны, представление о гипотиреозе, как о тяжелом заболевании, с другой стороны, достаточно простая гормональная диагностика и адекватное лечение позволяют предупредить развитие серьезных осложнений, обеспечить профилактику раннего развития атеросклероза и инфаркта миокарда, улучшить репродуктивное здоровье, повысить качество и продолжительность жизни пациента. В подавляющем большинстве случаев гипотиреоз является первичным, т.е. обусловленным поражением щитовидной железы. Вторичный гипотиреоз встречается значительно реже, он связан с патологией гипоталамо–гипофизарной области. Достаточно редко встречается тканевой или периферический гипотиреоз, обусловленный резистентностью тканей к тиреоидным гормонам.
Первичный гипотиреоз
Развитие первичного гипотиреоза обусловлено поражением щитовидной железы с формированием в дальнейшем ее функциональной недостаточности. Наиболее часто первичный гипотиреоз является исходом аутоиммунного тиреоидита или результатом лечения тиреотоксикоза. Значительно реже гипотиреоз возникает вследствие воспалительных и инфекционных процессов. Нарушать функцию щитовидной железы могут различные лекарственные препараты и химические вещества. Кроме того, к развитию гипотиреоза могут привести генетические дефекты формирования самой щитовидной железы или врожденные дефекты биосинтеза тиреоидных гормонов, которые часто сопровождаются спорадическим зобом.
Диагностика первичного гипотиреоза основана на совокупности клинической симптоматики и лабораторных данных. Классические симптомы гипотиреоза: быстрая утомляемость, сонливость, выраженная сухость кожных покровов, выпадение волос, замедленная речь, отечность лица, пальцев рук, нижних конечностей, запоры, снижение памяти, зябкость, охриплость голоса, депрессивное состояние, нарушение менструального цикла, бесплодие и т.д. достаточно неспецифичны и могут присутствовать при заболеваниях другой этиологии. Нередко больные гипотиреозом годами лечатся у врачей разных специальностей, пока их не направят к эндокринологу. В этой связи большое значение в постановке диагноза отдается лабораторной диагностике гипотиреоза.
Современная лабораторная диагностика гипотиреоза основана на определении уровня тиреотропного гормона (ТТГ) и свободного тироксина (свТ4). В основе диагностики первичного гипотиреоза лежит принцип отрицательной обратной связи между гипофизом и щитовидной железой, согласно которому снижение уровня Т4 и трийодтиронина (Т3) приводит к увеличению синтеза ТТГ. Приоритет тестирования в диагностике гипотиреоза отдается, прежде всего, определению ТТГ высокочувствительным методом гормонального анализа. В тех случаях, когда уровень ТТГ не укладывается в диапазон нормальных значений, проводится определение свТ4. В клинической практике мы имеем возможность определять и свободные, и связанные с белками фракции гормонов. Величина общих Т4 и Т3 в большей степени зависит от концентрации связывающих белков, чем от степени нарушения функции щитовидной железы. При увеличении содержания транспортных белков (контрацептивы, беременность) или при их снижении (андрогены, цирроз печени, нефротический синдром, генетические нарушения) происходит изменение общей концентрации гормонов, при этом содержание свободных фракций не меняется. Изменение концентрации транспортных белков может осложнять интерпретацию результатов исследования общих Т4 и Т3. В этой связи определение свободных фракций Т4 и Т3 имеет большую диагностическую значимость. Благодаря внедрению в практику высокочувствительных методов диагностики мы получили возможность определять не только манифестные, но и субклинические формы нарушения функции щитовидной железы (табл. 1).
Определение Т3 для диагностики гипотиреоза не имеет дополнительного значения. Снижение уровня Т3 может быть отмечено у пациентов с тяжелыми сопутствующими заболеваниями (инфаркт миокарда, сердечно–легочная недостаточность, травмы, инфекции, голодание и др.). Это состояние называется синдром «низкого» Т3 или синдром «эутиреоидной патологии». Снижение уровня Т3 обусловлено нарушением конверсии Т4 в Т3 с преимущественным образованием реверсивного Т3, при этом уровни ТТГ и Т4 остаются в пределах нормы. У больных, находящихся в тяжелом состоянии, низкий уровень Т3 является фактором неблагоприятного прогноза заболевания.
Результаты определения гормонов бывает трудно интерпретировать, если пациент получает большое количество препаратов по поводу сопутствующей патологии, т.к. некоторые препараты могут влиять на процессы дейодирования Т4 в Т3, на связывающую активность транспортных белков, на работу самой тест–системы гормонального анализа. В такой ситуации следует определять одновременно уровень общего и св. Т4. Кроме того, на результаты анализа может влиять регулярность приема тиреоидных препаратов, четкость выполнения назначений врача. В том случае, если результаты определения гормонов не соответствуют клинической картине заболевания, следует повторить их определение через 2–3 месяца.
Помимо диагностики самого первичного гипотиреоза, необходимо установить причину, вызвавшую его развитие. Основными процессами, которые лежат в основе развития первичного гипотиреоза, являются либо разрушение ткани щитовидной железы со снижением ее функциональной активности, либо нарушение синтеза тиреоидных гормонов, либо медикаментозные или токсические воздействия на щитовидную железу (табл. 2).
Аутоиммунный тиреоидит (АИТ) – это аутоиммунное органоспецифическое заболевание. На этапе первичного обращения пациента пальпация плотной, увеличенной, неоднородной по консистенции железы может нацелить врача на проведение дифференциальной диагностики АИТ и диффузного нетоксического зоба. При УЗИ выявляются характерные изменения эхоструктуры щитовидной железы (неоднородность, снижение эхогенности). Определение уровня ТТГ позволяет оценить функциональное состояние щитовидной железы и исключить гипотиреоз и тиреотоксикоз. Определение антител к пероксидазе (ТПО) показано на этапе постановки диагноза. Исследование динамики уровня тиреоидных антител с целью оценки развития и прогрессирования АИТ не имеет практического значения, т.к. результаты их определения не влияют на тактику лечения. Пункционная биопсия щитовидной железы для подтверждения диагноза АИТ не показана и проводится в рамках диагностического поиска при узловом зобе на фоне АИТ. В клинической картине АИТ выделяют гипертрофическую форму (зоб Хашимото) и атрофическую форму. Наиболее часто пациенты обращаются к врачу по поводу симптомов гипотиреоза. Достаточно редко АИТ может манифестировать с появления симптомов тиреотоксикоза. Это так называемая гипертиреоидная или деструктивная фаза АИТ.
Ювенильный вариант АИТ выделяется в отдельную форму у детей и подростков. Проявляется наличием антител к тиреоидным антигенам и характерными изменениям эхоструктуры щитовидной железы. Ювенильный тиреоидит может закончиться спонтанным выздоровлением или перейти в хроническую форму АИТ с последующим развитием стойкого гипотиреоза
Безболевой (молчащий) тиреоидит может длиться несколько месяцев, иметь фазовое течение, проявляться наличием антител к тиреоидным антигенам и изменением эхоструктуры щитовидной железы и заканчиваться спонтанно с восстановлением эутиреоидного состояния.
Послеродовый тиреоидит развивается в течение первого года после родов. Возникает у 5–9% женщин (частота увеличивается в 3 раза, если женщина страдает сахарным диабетом 1 типа). Заболевание аутоиммунной природы, имеет фазовое течение как любой деструктивный тиреоидит. Фаза умеренного тиреотоксикоза переходит в фазу транзиторного гипотиреоза и заканчивается спонтанной ремиссией с восстановлением эутиреоидного состояния. Продолжительность послеродового тиреоидита, как правило, не превышает 6–8 месяцев. Возможность рецидива послеродового тиреоидита при последующих беременностях составляет примерно 70%. Если антитела к TПO присутствуют в 1–м триместре, риск послеродового тиреоидита составляет 50%, если антитела к TПO сохраняются в 3–м триместре, риск послеродового тиреоидита превышает 80%. В большинстве случаев послеродовый тиреоидит не диагностируется из–за стертости клинической картины заболевания и ошибочной трактовки причины плохого самочувствия женщиной. На наличие заболевания указывает связь его с предшествующими родами. Стойкий гипотиреоз развивается у 20–30% женщин.
Подострый тиреоидит не относится к аутоиммунным заболеваниям и предположительно имеет вирусную этиологию. Подострый тиреоидит – известен в литературе как тиреоидит де Кервена, грануломатозный тиреоидит, гигантоклеточный тиреоидит. Функциональные нарушения при подостром тиреоидите имеют фазовое течение. В острой деструктивной стадии подострого тиреоидита отмечается повышенный выброс ранее синтезированных тиреоидных гормонов и тиреоглобулина. В дальнейшем, вследствие нарушения синтеза тиреоидных гормонов и истощения их запасов в щитовидной железе уровни свТЗ и свТ4 снижаются, происходит повышение выброса ТТГ. В этой стадии появляются симптомы легкого гипотиреоза (вялость, сонливость, сухость кожи). Подострый тиреоидит проходит спонтанно, обычно через несколько месяцев (4–8), иногда он рецидивирует, но стойкий гипотиреоз развивается в редких случаях.
Йододефицитный гипотиреоз. Первичный гипотиреоз вследствие дефицита йода развивается при крайней степени йодной недостаточности, когда уровень потребления йода не превышает 20 мкг в сутки. В районах легкого и умеренного йодного дефицита развитие йододефицитного гипотиреоза маловероятно, однако во время беременности в связи с активным плацентарным дейодированием тироксина и увеличением почечного клиренса йода возможно развитие относительной гестационной гипотироксинемии. Известно, что при нормальном уровне потребления йода продукция Т4 во время беременности должна увеличиться примерно на 30–50%. Однако в условиях йодного дефицита щитовидная железа беременной не может обеспечить такой функциональный подъем и, соответственно, удовлетворить возросшие потребности организма в тиреоидных гормонах. Относительная гестационная гипотироксинемия неблагоприятно сказывается на становлении функций мозга и в дальнейшем на коэффициенте умственного развития IQ.
Для предупреждения развития относительной гестационной гипотироксинемии в период беременности рекомендуется дополнительное введение препаратов йода (иодбаланс) в количестве 200 мкг в сутки.
Ятрогенный гипотиреоз
Послеоперационный гипотиреоз. При проведении оперативных вмешательств на щитовидной железе гипотиреоз часто является планируемым исходом, а не осложнением лечения и имеет прямую зависимость от объема оперативного вмешательства. Гипотиреоз, развившийся в первые месяцы после резекции щитовидной железы, гемиструмэктомии может иметь транзиторный характер. О стойком характере гипотиреоза можно судить через 4–6 месяцев после операции.
Постлучевой гипотиреоз. При проведении терапии радиоактивным йодом гипотиреоз также является планируемым исходом, а не осложнением лечения. Развитие гипотиреоза зависит от дозы радиоактивного йода. Достижение эффекта после однократного введения радиоактивного йода особенно показано пациентам с лейкопенией и агранулоцитозом на прием тиреостатиков в анамнезе и у больных с кардиальной патологией. Сохранение тиреотоксикоза после облучения у таких больных может привести к развитию сердечно–сосудистых осложнений. Гипотиреоз, развившийся в первые месяцы после лечения 131I, может иметь транзиторный характер. О стойком характере гипотиреоза можно судить через 6 месяцев после облучения.
Лекарственный гипотиреоз. Развивается на фоне приема препаратов, обладающих тиреостатическим действием. К ним относятся производные имидазола (тирозол, мерказолил) и тиоурацила (пропилтиоурацил, пропицил). Для лечения диффузного токсического зоба, особенно если он сопровождается эндокринной офтальмопатией, используется схема «блокируй и замещай», которая предусматривает подавление синтеза тиреоидных гормонов и их замещение дополнительным введением тиреоидных препаратов. В психиатрической практике для лечения маниакально–депрессивных состояний используются препараты лития, которые, помимо своего психотропного действия, обладают способностью блокировать аденилатциклазную систему щитовидной железы и вызывать снижение ее функции и развитие зоба.
Амиодарониндуцированный гипотиреоз. Амиодарон – антиаритмический препарат III класса, эффективный для лечения больных с желудочковыми и наджелудочковыми нарушениями ритма сердца. Помимо своего антиаритмического действия, у ряда больных препарат оказывает влияние на функцию щитовидной железы. Это связано с высоким содержанием йода – в одной 200 мг таблетке препарата содержится 75 мг йода, при метаболизме которого высвобождается около 6–9 мг элемента в сутки (суточная потребность в микроэлементе составляет 150–200 мкг). У лиц, имеющих сопутствующую патологию щитовидной железы, прием амиодарона может вызвать функциональные нарушения с развитием симптомов гипотиреоза или тиреотоксикоза. Распространенность гипотиреоза на фоне приема амиодарона колеблется в пределах от 6% в странах с низким потреблением йода до 13% с высоким потреблением йода. У лиц с сопутствующим аутоиммунным тиреоидитом лечение амиодароном, как правило, ускоряет развитие гипотиреоза. Гипотиреоз может быть транзиторным или постоянным. Гипотиреоз обычно манифестирует рано, но иногда и после 18 месяцев лечения. Развитие гипотиреоза не сопровождается потерей антиаритмической эффективности амиодарона и не является показанием к его отмене.
Пациенты, принимающие амиодарон, требуют мониторинга функционального состояния щитовидной железы один раз в 6 месяцев с целью раннего выявления и коррекции функциональных нарушений.
Цитокининдуцированный гипотиреоз. Цитокины играют важную роль в развитии аутоиммунных заболеваний. Цитокины: a–интерферон и интерлейкин–2 используются для лечения больных с воспалительными заболеваниями, гепатитом В и С, в онкологии. Цитокины могут вызывать развитие деструктивного процесса и функциональных нарушений щитовидной железы, которые носят, как правило, транзиторный характер и проходят после отмены препарата. У пациентов, помимо лабораторных признаков гипотиреоза, может регистрироваться высокий уровень антител к тиреоидным антигенам.
До назначения цитокинов целесообразно оценить функциональное состояние щитовидной железы, ее структуру и определить уровень антител к тиреоидным антигенам.
Врожденный гипотиреоз. Частота его встречаемости составляет 1 случай на 3500–4000 новорожденных. Ранняя диагностика врожденного гипотиреоза стала возможной благодаря внедрению государственной системы неонатального скрининга на врожденный гипотиреоз. Скрининг позволяет поставить диагноз в первые недели жизни ребенка и избежать тяжелых и необратимых последствий.
Субклинический гипотиреоз
Обычные клинические проявления при субклиническом гипотиреозе отсутствуют, однако могут встречаться расстройства различных органов и систем. Так, больные с субклиническим гипотиреозом чаще страдают депрессивными состояниями, устойчивыми к лечению антидепрессантами. По данным психологических тестов у лиц с субклиническим гипотиреозом чаще выявляется снижение памяти, внимания, познавательных способностей, чаще наблюдаются расстройства сна, эмоциональные всплески. Следствием субклинического гипотиреоза может быть ускоренный атеросклероз и ишемическая болезнь сердца, прежде всего из–за сопутствующей гиперхолестеринемии и гипертонии. После Роттердамского исследования (2002 г.) субклинический гипотиреоз стал рассматриваться, как независимый фактор риска атеросклероза и инфаркта миокарда у пожилых женщин. По сравнению с эутиреоидными лицами у больных субклиническим гипотиреозом чаще регистрируется увеличение уровня холестерина и липопротеидов низкой плотности, повышение индекса атерогенности. Кроме того, для субклинического гипотиреоза характерны нарушения гемодинамики, ритма сердца и проводимости. Субклинический гипотиреоз, как и манифестный, может сопровождаться гиперпролактинемией, нарушением менструальной функции, аменореей, бесплодием и отсутствием результата при проведении ЭКО.
Субклинический гипотиреоз – это не самостоятельное заболевание. Длительное наблюдение за больными показало, что в течение последующих 4–8 лет явный гипотиреоз развивается у 20–50% из них. В общей популяции при субклиническом гипотиреозе и наличии тиреоидных антител риск развития явного гипотиреоза составляет 5% в год.
Принципы заместительной терапии
При всех формах гипотиреоза показана заместительная терапия левотироксином. Цель терапии гипотиреоза – клиническая ремиссия и лабораторная компенсация гипотиреоза. Как правило, доза препарата подбирается индивидуально, в зависимости от тяжести гипотиреоза, возраста пациента и наличия сопутствующей кардиальной патологии. В ряде случаев у пациентов с ожирением левотироксин назначается из расчета 1,6 мкг на 1 кг идеального веса. К современным точно дозированным препаратам левотироксина относится Эутирокс (производитель: Мерк КГаА, Германия, для Никомед), имеющий широкий спектр дозировок: 25, 50, 75, 100, 125, 150 мкг, что облегчает подбор и контроль дозы и исключает необходимость дробления таблетки.
Оптимальное целевое значение уровня ТТГ, к которому нужно стремиться при проведении заместительной терапии, составляет 0,5–2,0 мЕд/л.
Исследование уровня ТТГ проводится не ранее, чем через 2 месяца после подбора полной заместительной дозы препарата. В том случае, если доза была изменена в процессе лечения, определение уровня ТТГ также должно проводиться не ранее, чем через 2 месяца. Обычно контроль уровня ТТГ осуществляется один раз в год или при появлении признаков декомпенсации заболевания.
У лиц моложе 50 лет при отсутствии сердечно–сосудистой патологии первоначальная доза препарата может составлять 50 мкг с быстрым повышением до полной заместительной. У лиц более старшего возраста следует проявлять большую осторожность, так как назначение заместительной терапии может вызвать обострение недиагностированного заболевания сердца.
Лечение больных гипотиреозом
с кардиальной патологией
Увеличивая частоту и силу сердечных сокращений, тиреоидные гормоны повышают потребность миокарда в кислороде, что может в условиях коронарной недостаточности ухудшить его кровоснабжение. Лечение больных гипотиреозом и сопутствующей кардиальной патологией, особенно ИБС, следует начинать с минимальных доз Эутирокса 12,5–25 мкг, постепенно увеличивая дозу на 12,5–25 мкг каждые 1–2 месяца до нормализации уровня ТТГ. Заместительную терапию проводят под контролем ЭКГ или мониторирования ЭКГ по Holter, не допуская при этом декомпенсации кардиальной патологии или развития аритмии. На фоне приема Эутирокса у большинства больных отмечается положительная динамика, которая связана с улучшением сократительной функции сердца, уменьшением периферического сопротивления и увеличением сердечного выброса. Однако у ряда больных наблюдается ухудшение течения сердечной патологии, особенно ИБС, что может препятствовать подбору полной заместительной дозы Эутирокса. В такой ситуации рекомендуется более медленный и длительный подбор дозы препарата с сохранением уровня ТТГ в пределах, не превышающих значений, характерных для субклинического гипотиреоза (не выше 10 мЕд/л). Если на фоне заместительной терапии произошло ухудшение течения предшествующей кардиальной патологии или усиление симптомов предшествующей стенокардии, рекомендуется снизить дозу Эутирокса, исследовать уровень кардиоспецифических ферментов, оптимизировать лечение исходной патологии миокарда.
Лечение гипотиреоза у беременных
Материнский тироксин важен для развития плода. Исследования показали, что значения коэффициента интеллекта IQ у детей, матери которых имели некомпенсированный гипотиреоз во время беременности, были существенно ниже по сравнению с детьми, матери которых принимали адекватную дозу левотироксина. Для своевременной диагностики гипотиреоза необходимо проводить исследование уровня ТТГ у всех беременных при первичном обращении или на этапе планирования беременности. При выявлении у беременной как манифестного, так и субклинического гипотиреоза, ей сразу показано назначение полной заместительной дозы Эутирокса из расчета 2,3 мкг/кг. Если женщина до беременности принимала Эутирокс, доза последнего должна быть увеличена на 50%. Дополнительно беременная должна принимать иодбаланс в дозе 100–200 мкг в сутки. Оценка эффективности лечения гипотиреоза во время беременности должна проводиться, прежде всего, по уровню свТ4, так как показатель ТТГ меняется медленно. Желательно поддерживать уровень ТТГ менее 2 мЕд/л и уровень свТ4 ближе к верхней границе нормы. Контроль уровня ТТГ и свТ4 осуществляется каждые 8–10 недель. После родов доза левотироксина снижается до обычной заместительной (1,6–1,8 мкг/кг).
Женщины с высокими титрами антител к ТПО во время беременности, но с нормальным уровнем ТТГ в сыворотке должны длительно наблюдаться после родов в связи с высокой вероятностью развития послеродового тиреоидита и клинического гипотиреоза.
Лечение субклинического
гипотиреоза
При субклиническом течении гипотиреоза вопрос о заместительной терапии решается индивидуально. Принимая во внимание высокую частоту дислипидемий, а также повышенный риск развития атеросклероза и инфаркта миокарда, считается оправданным назначение препаратов левотироксина. Прежде чем начинать лечение, следует убедиться, что субклинический гипотиреоз не носит транзиторный характер. С этой целью рекомендуется повторить исследование ТТГ и свТ4 через 3–6 месяцев. Если субклинический гипотиреоз выявлен во время беременности, терапия Эутироксом в полной заместительной дозе назначается немедленно. Показаниями к назначению заместительной терапии Эутироксом у лиц пожилого возраста, особенно с кардиальной патологией, являются: стойкий характер субклинического гипотиреоза при уровне ТТГ>10 мЕд/л или при уровне ТТГ между 5 и 10 мЕд/л и наличии сопутствующей дислипидемии.
Лечение ятрогенных
йодиндуцированных форм
гипотиреоза
Прежде чем начинать лечение гипотиреоза, развившегося на фоне введения фармакологических доз йода, необходимо убедиться, что гипотиреоз не является транзиторным. Для этого рекомендуется повторить исследование уровня ТТГ через 2–3 месяца от начала введения йодсодержащего препарата. Амиодарон–ассоциированный гипотиреоз может быть устранен двумя путями: отменой амиодарона либо подбором заместительной терапии тиреоидными гормонами при продолжающемся приеме препарата. После отмены амиодарона эутиреоз обычно восстанавливается, но на это могут потребоваться месяцы в связи с длительным периодом выведения лекарства. На практике в подавляющем большинстве случаев отмена амиодарона невозможна, так как препарат применяется по жизненным показаниям, особенно для лечения тяжелых желудочковых тахиаритмий. В таких случаях лечение амиодароном обычно продолжают и пациентам назначаются препараты левотироксина для снижения уровня ТТГ до верхней границы нормы. Рекомендуется начинать заместительную терапию тиреоидными гормонами с минимальных доз 12,5–25 мкг в сутки с постепенным повышением ее с интервалом 4–6 недель до эффективной под контролем ТТГ, ЭКГ или мониторирования ЭКГ по Holter.
При отсутствии показаний к проведению заместительной терапии (ТТГ менее 10 мЕд/л и отсутствует дислипидемия) рекомендуется динамическое наблюдение: определение ТТГ 1 раз в 6 месяцев.
Лечение гипотиреоза у больных
с надпочечниковой недостаточностью
В практике эндокринолога нередко встречаются пациенты с поражением двух и более эндокринных желез с характерными признаками их гипо– или гиперфункции. При наличии у больного полиэндокринопатии необходимо учитывать взаимное влияние протекающих патологических процессов, что может существенно изменять типичную клиническую картину заболевания, маскируя или утяжеляя проявления дисфункции отдельных желез. Аутоиммунные эндокринопатии развиваются не одновременно, поэтому следует помнить о возможности полиэндокринного синдрома при аутоиммунном поражении одной эндокринной железы и проводить целенаправленные иммунологические и гормональные исследования для раннего выявления поражения других эндокринных желез.
Назначение заместительной терапии гипотиреоза при наличии дефицита глюкокортикоидов может привести к проявлению или ухудшению течения существующей надпочечниковой недостаточности или развитию аддисонического криза. В этой связи лечение аутоиммунного полигландулярного синдрома всегда начинают с назначения препаратов глюкокортикоидного и минералкортикоидного ряда и только после компенсации надпочечниковой недостаточности назначают препараты левотироксина.
Лечение вторичного гипотиреоза
Недостаточность ТТГ редко встречается изолированно. Как правило, она сопровождается дефицитом других тропных гормонов гипофиза. Заместительная терапия гипотиреоза при наличии дефицита АКТГ может привести к обострению надпочечниковой недостаточности и развитию аддисонического криза. В таких случаях до назначения заместительной терапии гипотиреоза необходимо провести исследование на выявление надпочечниковой недостаточности. При подтверждении сочетанной патологии лечение необходимо начинать с назначения препаратов глюкокортикоидного и минералкортикоидного ряда и только после компенсации надпочечниковой недостаточности подключать препараты левотироксина. Оценка адекватности заместительной терапии вторичного гипотиреоза проводится по уровню свТ4, так как уровень ТТГ еще до назначения лечения может быть сниженным или находиться в пределах нормы.
Оценка эффективности
лечения гипотиреоза
Эффективность лечения гипотиреоза должна оцениваться по клиническим и лабораторным параметрам. В силу неспецифичности симптомов очень часто плохое самочувствие у пациентов сохраняется и после компенсации гипотиреоза. В связи с этим оценка адекватности заместительной терапии проводится по уровню ТТГ. Следует учесть, что прием пищи, препаратов кальция, антацидов может снижать абсорбцию левотироксина в кишечнике и потребовать увеличения его дозы. Коррекция дозы левотироксина может потребоваться и на фоне заместительной терапии эстрогенами или проведении контрацепции. У большинства пациентов контроль уровня ТТГ осуществляется один раз в год. На эффективность лечения может оказывать влияние комплаентность пациента, т.е. готовность выполнять назначения врача. Часто пациенты игнорируют рекомендации врача, сознательно занижают дозу тиреоидных препаратов или принимают препарат нерегулярно и не натощак, при этом не ставя врача в известность. В таких случаях следует путем обучения повысить мотивацию пациента к правильному и аккуратному проведению заместительной терапии. При выявлении низких показателей ТТГ на фоне приема тиреоидных препаратов следует уменьшить дозу левотироксина с последующими контролем уровня ТТГ через 2–3 месяца.


Литература
1. Анциферов М.Б., Свириденко Н.Ю., Синдром гипотиреоза: диагностика и лечение. Методические рекомендации. Москва, НПЦ ЭМП. 2005.
2. Дедов И.И., Мельниченко Г.А. и др. Аутоиммунный тиреоидит. Первый шаг к консенсусу // Проблемы эндокринологии, 2001, т.47. №4. с.7–13.
3. Свириденко Н.Ю., Молашенко Н.В., Платонова Н.М. и др. Кардиальные и эндокринные аспекты применения амиодарона в современной практике лечения нарушений ритма сердца, Методическое пособие. Москва, 2005.
4. Фадеев В.В., Мельниченко Г.А. Гипотиреоз. Руководство для врачей. Москва. 2002. Издательство:»РКИ Соверо пресс»
5. Biondi B., Klein I. Cardiovascular abnormalities in subclinical and overt hypothyroidism //The Thyroid and cardiovascular risk. – Stuttgart; New York, 2005. – p. 30–35.
6. Glinoer D., Delange F. The potential repercussions of maternal, fetal and neonatal hypothyroxinemia on the progeny. // Thyroid. 2000. Vol. 10. p. 871 – 887.
7. Hak A.E., Pols H.A., Visser T.J., Drexhage H.A., Hofman A., Witteman J.C. Subclinical hypothyroidism is an independent risk indicator for atherosclerosis and myocardial infarction in elderly women. The Rotterdam Study//Ann. Intern. Med. 2000. Vol. 132. p. 270–278.
8. Kahali G. Cardiovascular and atherogenic aspects of subclinical hypothyroidism// Thyroid. 2000. Vol. 10. № 8. p.665–679.
9. Morreale de Escobar G, Obregon MJ, Escobar del Rey F. Role of thyroid hormone during early brain development// Eur J Endocrinol. 2004 Nov.151. Suppl 3. p. 25–37.
10. Toft A. Thyroid hormone treatment, how and when? // Thyroid international. 2001. №4. p. 16–18.
.
Гипотиреоз кошек — симптомы, лечение
Гипотиреоз кошек – это тип эндокринного расстройства, вызванный заболеванием щитовидной железы, которое приводит к дефициту гормонов щитовидной железы в кровотоке. Гипотиреоз является редким эндокринным заболеванием у кошек.
У кошек щитовидная железа является ключевым компонентом ряда процессов в организме и вырабатывает ряд различных гормонов. Двумя наиболее известными гормонами щитовидной железы являются лиотиронин (Т3) и левотироксин (Т4). Как лиотиронин так и левотироксин играют роль в метаболической функции организма.
Когда кошка страдает от гипотиреоза, у нее заметно снижение уровня гормонов щитовидной железы в крови. Поскольку меньше гормонов щитовидной железы вырабатывается и распространяется по всему организму, обмен веществ значительно замедляется. У некоторых кошек могут возникать и другие осложнения, вызванные меньшим выделением гормонов щитовидной железы по всему организму.
Причины гипотиреоза у кошек
Гипотиреоз кошек бывает:
1. Врожденный гипотиреоз,
2. Спонтанный приобретенный гипотиреоз,
3. Ятрогенный гипотиреоз.
Врожденный гипотиреоз кошек
Вызывает непропорциональную карликовость и может возникать как результат агенеза или дисгенеза щитовидных желез или из-за дисгормоногенеза. Нарушение в активности тиреоидной пероксидазы, приводящее к нарушенной органофиксации йода отмечено у домашних короткошерстных кошек и кошек абиссинской породы. При данном виде гипотиреоза можно ожидать развитие зоба. Кроме того, состояние гипотиреоза, вследствии неспособности щитовидной железы отвечать на тиреотропный гормон (тиреоидостимулирующий гормон, ТТГ), описано в семействе японских кошек. Эти нарушения, вызывающие врожденный гипотиреоз, обычно наследуются как аутосомно-рецессивный признак.
Описаны редкие случаи гипотиреоза вследствие недостаточности йода у кошек, которых кормили исключительно мясом.
Спонтанный приобретенный гипотиреоз кошек
Был описан у взрослых кошек и обусловлен лимфоцитарным тиреодитом, является крайне редким явлением.
Ятрогенный гипотиреоз кошек
Ятрогенный гипотиреоз обычно развивается в результате лечения гипертиреоза и у кошек встречается гораздо чаще спонтанного гипотиреоза. Ятрогенный гипотиреоз может развиться в результате двусторонней резекции щитовидной железы, лечения радиоактивным йодом или препаратами, подавляющими функцию щитовидной железы.
Симптомы гипотиреоза кошек
Клинические признаки гипотиреоза могут быть явными или слабо выраженными в зависимости от природы метаболического нарушения, которое, как и у людей, может быть частичным или полным.
Многие пораженные котята погибают до того, как заподозрят развитие гипотиреоза. Большинство котят до 4 недель выглядят здоровыми, но к 4-8 неделям их рост замедляется, наблюдаются признаки непропорциональной карликовости: увеличенная широкая голова, короткие конечности и короткое закругленное тело. У них отмечаются признаки летаргии, умственной отсталости, такие кошки менее активны по сравнению со своими однопометниками. Зубы часто недоразвиты и замена молочных зубов может задерживаться до 18 месяцев или более старшего возраста. Присутствуют признаки задержанного закрытия центров оссификации длинных костей. Шерстный покров у котят представлен в основном подшерстком с небольшим количеством остевых волос.
У кошек с гипотиреозом признаками болезни являются изменения кожного покрова (сухая себорея, сваливание шерсти, неухоженный вид) наряду с летаргией, угнетением, брадикардией и гипотермией. Шерсть может легко выдергиваться, а в местах, где шерсть подстрижена, повторное ее отрастание затягивается. Может развиваться алопеция, у некоторых кошек шерсть выпадает в области ушной раковины.
Диагностика гипотиреоза кошек
Изначально проводят исследования на стандартные гематологические и биохимические показатели.
Проводится оценка уровня гормонов: Т4 общего и ТТГ. Также применяются пробы со стимуляцией ТТГ и проба с тиреотропин-рилизинг-гормоном.
Определение базальной концентрации Т4 в сыворотке является лучшим методом начальной проверки на гипотиреоз у кошек с соответствующими клиническими признаками. Обычно у кошек с гипотиреозом базальные концентрации Т4 ниже нижнего придела нормального диапазона, а иногда и необнаружимы. Концентрация Т4 в приделах нормы позволяет исключить диагноз «гипотиреоз», однако низкая концентрация сама по себе не подтверждает гипотиреоз, так как другие заболевания и лекарства могут приводить к снижению концентрации Т4 до уровня, характерного для гипотиреоза. Ксли анамнез и клинические признаки согласуются с заболеванием, то чем ниже Т4, тем выше вероятность истинного гипотиреоза у кошки. Если степень подозрения на гипотиреоз по клинической картине недостаточно высока, однако концентрация Т4 низкая, гораздо вероятнее другие факторы, такие как заболевания, не относящиеся к щитовидной железе.
Метод определения ТТГ успешно прошел проверку при использовании и для кошек. Хотя чувствительность метода ниже оптимальной, высокая концентрация ТТГ у кошки с сопутствующим снижением общего Т4 — высокоспецифичный показатель гипотиреоза. Повышенная концентрация ТТГ описана у кошек с врожденным гипотиреозом, спонтанным гипотиреозом, развившемся во взрослом возрасте, и ятрогенным гипотиреозом.
Стимулирующая проба с ТТГ сходна у собак и у кошек, за исключением меньшей дозы рекомбинантного человеческого тиреотропина. Результаты исследований стимулирующей пробы с ТТГ дали основания полагать, что данная проба пригодна для диагностики гипотиреоза у кошек, однако эта проба редко применяется в клинической практике ввиду дороговизны рекомбинантного человеческого ТТГ.
Проба с тиреотропин-рилизинг-гормоном также рекомендована для диагностики гипотиреоза у кошек, однако редко применяется для этой цели и не оценивалась в качестве метода диагностики гипотиреоза у кошек. Но если результаты пробы со стимуляцией ТТГ были нормальными, а результат пробы с тиреотропин-рилизинг-гормоном — нет, то это говорит о дисфункции гипофиза.
Диагноз «гипотиреоз» у кошек должен основываться на сочетании анамнеза, клинических признаков, результатах клинического осмотра, низкой концентрации тироксина в сыворотке и повышенной концентрации ТТГ. Чтобы выявить изменения, говорящие о гипотиреозе, и оценить наличие других заболеваний, необходимо сделать основные лабораторные исследования: клинический анализ крови, биохимический анализ крови и анализ мочи. Это важно так как другие заболевания могут влиять на концентрацию гормонов щитовидной железы, а также применение лекарственных препаратов (например, глюкокортикоиды).
Лечение гипотиреоза у кошек
Гипотиреоз кошек может быть временным, это значит, что со временем он может исчезнуть. Примером могут служить кошки, у которых развился гипотиреоз в результате радиоактивной йодной терапии или хирургического вмешательства. Это требует времени, чтобы их организм перестроился и начал регулировать свои уровни гомонов щитовидной железы. Поскольку гипотиреоз кошек может быть временным, то он может не требовать вмешательства и лечения. В некоторых случаях гипотиреоз не проходит самостоятельно. В этих случаях кошке требуется лечение в течение всего ее жизненного цикла.
Для лечения гипотиреоза используется заместительная терапия в виде синтетической формы гормонов. Зачастую требуется время, чтобы подобрать дозу препаратов, так как уровни гормонов щитовидной железы могут колебаться и изменяться со временем. Ветеринарный врач принимает решение о регулировании дозы препарата в течение жизненного цикла кошки в зависимости от физического состояния кошки и изменения уровня гормонов щитовидной железы при назначении препаратов.
У кошек, которые получают заместительную терапию синтетическими препаратами гормонов для регуляции функции щитовидной железы, симптомы гипотиреоза обычно проходят в течение нескольких месяцев после начала лечения. Кошки, которым требуется назначение заместительной терапии препаратами гормонов щитовидной железы каждый день, должны регулярно осматриваться лечащим врачом и регулярно сдавать кровь на уровень этих гормонов. Если лечащий врач обнаруживает изменение уровня гормонов щитовидной железы, то он корректирует дозировку препаратов.
План лечение кошек с гипотиреозом может быть очень сложным и пугающим. Если у кошки диагностирован гипотиреоз, который не является временным и требует назначения заместительной терапии и контроля уровня гормонов щитовидной железы, то владельцу нужно будет приспособиться к состоянию здоровья кошки. В большинстве случаев препараты назначаются ежедневно до конца жизни, регулярно проводить анализы крови, как базовых показателей, так и определение уровня гормонов щитовидной железы. Также может и потребоваться изменение диеты для контроля симптомов гипотиреоза. Кошки со снижением функции щитовидной железы требуют добросовестного подхода к лечению хронического гипотиреоза.
Важный аспект – это соблюдение всех рекомендаций лечащего врача. Важно вводить правильную дозировку препаратов, прописанную лечащим врачом. Не принимать самостоятельного решения об изменении дозы препарата, не посоветовавшись с лечащим врачом, так как неправильная доза может радикально изменить функцию щитовидной железы кошки и привести к негативным побочным эффектам.
Также важно отметить, что владельцы не должны вводить новую пищу или лекарства без предварительной консультации с ветеринаром.
Гипотиреоз (гипотиреоидизм, тиреоидная недостаточность, микседема) может развиться в любом возрасте, но чаще всего он встречается в 45 — 50 лет. Этому заболеванию больше подвержены женщины – соотношение мужчин и женщин, страдающих гипотиреозом 1:4. Начало его развития нередко совпадает с климактерическим периодом. Гипотиреоз может первичным и вторичным.
Признаки
Проявления гипотиреоза разнообразны, но в выраженной форме для него характерны четко выраженные жалобы и объективные показатели. Первичный гипотиреоз в основном встречается у женщин. Если характеризовать их состояние одним словом, то это – «вялость», а если одной фразой, то «почему-то ничего не хочется». Все время они как ни оденутся, мерзнут, зябнут, сколько ни спят, все равно быстро устают. Память из рук вон, язык немного заплетается.
При гипотиреозе лицо и конечности отекают, но своеобразно — при надавливании пальцем в области передней поверхности голени ямки не остается. Кожа сухая, бледная, с желтоватым оттенком. Локти и пятки вообще как наждак. Такое изменение кожных покровов связано с пониженной функцией потовых и сальных желез. Ногти никуда не годятся – слоятся, гнутся, даже рвутся поперек. Голос хриплый всегда или хрипнет при малейшем волнении, потому что отекают голосовые связки. Волосы на голове, на нижней трети бровей и лобке ломкие, хрупкие, выпадают в большом количестве. Температура тела понижена, как и артериальное давление, хотя у 10-20 % бывает артериальная гипертензия. Наблюдаются брадикардия (снижение сердечного ритма до менее чем 55 ударов в минуту), а при запущенном состоянии возникает тахикардия (учащение сердечного ритма до более чем 90 ударов в минуту). Конечности утолщены. Пальцы рук толстые и производят впечатление коротких. Тело у больных гипотиреозом обычно не потеет, но могут потеть только руки. На лице и спине нередко возникают плохо поддающиеся лечению угри и угреподобные высыпания. Отмечается также нарушение обоняния и вкуса. Из-за набухания слизистой оболочки полости носа затруднено носовое дыхание, что способствует развитию воспалительных процессов в верхних дыхательных путях. Кстати, инфекционные заболевания у страдающих гипотиреозом нередко протекают с невысокой температурой, что связано с замедленным темпом обмена веществ.
Если не проводить адекватное лечение гипотиреоза, может появиться одутловатость лица, замедленность речи («мешает» язык, который стал «занимать» большую часть ротовой полости), «мешки» под глазами, узкая глазная щель, невыразительность взгляда (что объясняется миксематозными отеками, которые не поддаются лечению даже мочегонными препаратами).
Следует помнить, что сначала повышенная нагрузка по выработке гормонов скомпенсирована и не вызывает изменения в щитовидной железе и не проявляется какими-либо признаками. Но позже для выполнения задач по производству гормонов в железе преобразуется ее ткань, развивается общее и/или локальное увеличение фолликулов, тем самым формируя диффузный и/или узловой зоб.
У пациентов с этими изменениями, как правило, выявляют эутиреоидное состояние, т.е. нормальное количество гормонов. Уменьшение же уровня гормонов щитовидной железы в сочетании с дополнительными признаками может свидетельствовать о переходе в состояние субкомпенсации (т.е. большего дефицита функциональных возможностей железы). При этом, повышение количества гормона гипофиза (тиреотропного гормона — ТТГ) является закономерным, поскольку он контролирует деятельность щитовидной железы. При восстановлении деятельности железы уровень ТТГ нормализуется. Такое состояние (нормальный уровень Т4 (гормон щитовидной железы) и высокий ТТГ) врачи называют субклиническим гипотиреозом, подразумевая под этим то, что организм справляется с нагрузкой и как такового гипотиреоза, т.е. низкого уровня гормонов щитовидной железы, еще нет. Если же уровень Т4 ниже нормы, а ТТГ выше, то врачи говорят о манифестном (проявленном) гипотиреозе. Это уже истинный гипотиреоз, и его обязательно нужно лечить.
Описание
Гипотиреоз — состояние, характеризующееся стойким снижением функции щитовидной железы, связанным с низким уровнем гормонов щитовидной железыи приводящим к обменным и клиническим нарушениям. Недостаток тиреоидных гормонов в организме вызывает замедление всех его функций. Исключение составляет тиреотропная функция гипофиза, которая компенсаторно возрастает.
У большей части страдающих гипотиреозом развивается малокровие (анемия). В ряде случаев она предшествует клиническим проявлениям тиреоидной недостаточности. Анемия появляется в результате пониженного всасывания железа в кишечнике.
Нарушения в деятельности нервной системы при гипотиреозе проявляются головными болями, болями в конечностях. Боли в пояснице протекают по типу радикулита. У женщин отмечаются нарушения половой функции и менструального цикла, может преждевременно наступить климакс, а у мужчин резко снижается потенция.
Недостаточность гормонов щитовидной железы в организме способствует также отложению холестерина на стенках кровеносных сосудов, в первую очередь сердечных, что приводит не только к их уплотнению, но и сужению просвета. При этом в области сердца появляются сжимающие боли (по типу стенокардии), в просторечье называемые грудной жабой. Правда, несмотря на серьезные изменения в сердце (как в сосудах, так и в мышцах — миокарде), жалобы на боли в области сердца редкие. И только при слишком выраженных изменениях, при резком сужении просвета коронарных (т. е. сердечных) сосудов больные отмечают болевой синдром стенокардического характера.
При нарушениях в деятельности желудочно-кишечного тракта, что нередко наблюдается при пониженной функции щитовидной железы, пациенты часто жалуются на понижение аппетита, метеоризм, запоры. Изменение процесса жирового обмена приводит к замедленному усвоению тканями жиров и повышенному отложению холестериновых бляшек на стенках кровеносных сосудов.
При гипотиреозе нарушается функция центральной и периферической нервной систем, что проявляется в изменении нервно-психических функций, черепно-мозговой иннервации, двигательной сферы. В результате человек становится медлительным, апатичным, с замедленной речью и маловыразительной мимикой, снижаются многие рефлексы.
Гипотиреозу свойственны расстройства памяти и интеллектуальная неполноценность. Эти расстройства, глубина которых зависит от стажа заболевания, определяют разные степени выраженности слабоумия, которые могут варьировать в этих случаях от легкой дебильности до идиотии. Последняя наблюдается только в том случае, если гипотиреоидная недостаточность была врожденной или же приобретена с раннего детства, не была своевременно диагностирована и не пролечена должным образом. Но, к счастью, кретинизм и идиотия эндокринного происхождения сегодня, по крайней мере, в нашей стране, практически не встречаются. Сейчас распространен гипотиреоз, протекающий в легкой форме, когда со стороны психики отмечаются только замедленность мышления и речи, снижение памяти, умственная и, конечно, физическая утомляемость, что проявляется в несколько дебильном выражении лица, его одутловатости и округлости, приоткрытом рте.
При выраженном же гипотиреозе (средняя тяжесть заболевания) отмечается индифферентность, апатичность, такие люди редко смеются или плачут. Иногда может наблюдаться раздражительность, ворчливо-подавленное настроение и депрессивное состояние. Но если при этом активно не лечиться, то болезнь переходит в более тяжелую стадию, которая характеризуется эмоциональной тупостью, равнодушием к окружающему или же однообразным добродушием. Страдающие гипотиреозом могут быть и злобными, недружелюбными настолько, что их неконтролируемые приступы ярости могут испугать даже близких людей, осведомленных о заболевании. При электрокардиографии (ЭКГ) могут регистрироваться дистрофические изменения в сердечной мышце. В более тяжелых, запущенных случаях развивается сердечная недостаточность. Печень может быть увеличена.
При гипотиреозе возможны дистрофические поражения сердца и сосудов, что чревато инфарктом миокарда, а также нервно-психическими расстройствами. Но наиболее грозным осложнением является гипотиреоидная кома, которая развивается у больных с тиреоидной недостаточностью и провоцируется охлаждением, инфекцией (гриппом, пневмонией), операцией, приемом снотворных, седативных, наркотических препаратов. Они могут стать пусковыми факторами в развитии осложнений гипотиреоза, поскольку доказанно снижают активность обменных процессов (в том числе, теплообразования), которые у больных и без этого находятся в состоянии минимальной активности.
При наступлении прекоматозного состояния симптомы гипотиреоза усугубляются: дыхание становится редким, сердечная недостаточность нарастает, развивается гипоксия мозга (малокровие, сопровождаемое кислородным голоданием).
При развитии гипотиреоидной комы пониженная температура тела еще больше снижается (ниже 35°С), в связи с чем гипотиреоидную кому называют гипотермической.
Гипотиреоидная кома имеет две фазы: прекома и кома. В первой фазе отмечается спутанность сознания, порой появляются судороги, ступорозное состояние (оцепенение, неподвижность, угнетение психической активности, отсутствие речевого общения с окружающими, снижение всех видов чувствительности). Во второй фазе наступает глубокая потеря сознания, или кома, которая в большинстве случаев заканчивается летальным исходом. Это означает, что при первых же симптомах развивающейся гипотиреоидной комы или даже при появлении первых признаков прекоматозного состояния, необходима срочная госпитализация. Но гораздо разумнее не ждать такого состояния, а при заметном, и тем более ухудшающемся состоянии нужно в этот же, или, в крайнем случае, на следующий день обратиться к эндокринологу за своевременной помощью. Тогда столь опасного состояния можно избежать.
Причиной развития первичного гипотиреоза является непосредственное повреждение щитовидки вследствие врожденных аномалий, воспалительных (при хронических инфекциях) процессов или аутоиммунной природы, повреждения щитовидной железы после введения радиоактивного йода, операции на щитовидной железе, из-за недостатка йода, поступающего в организм. Причинами вторичного гипотериоза являются инфекционные, опухолевые или травматические поражения гипоталамо-гипофизарной системы. К функциональной форме первичного гипотиреоза может привести передозировка препарата мерказолил.
Периферический гипотиреоз может быть связан с нарушениями периферического метаболизма тиреоидных гормонов или со снижением чувствительности органов и тканей к тиреоидным гормонам. Гипотиреоз может также возникнуть из-за врожденного недоразвития или отсутствия щитовидной железы. Эту болезнь рассматривают и как послеоперационное осложнение, поскольку при операциях на щитовидной железе, тем более, если они проводились малоквалифицированными хирургами, спустя несколько месяцев после удаления определенной части органа у определенного процента прооперированных развивается гипотиреоз, который становится пожизненным.
Часто развитию гипотиреоза способствуют заболевания внутренних органов и проживание в регионе с преимущественно холодным климатом. Поскольку основной функцией щитовидной железы является регуляция энергетического обмена в различных клетках и органах, называемого также калоригенным (это та сторона обмена веществ, которая относится к области килокалорий, получаемых организмом из пищевых продуктов и собственных запасов, и используемых клетками органов в процессе жизнедеятельности), то при заболеваниях внутренних органов и состояниях с энергетической недостаточностью нарастает потребность в гормонах щитовидки.
Но эндокринологи, в том числе и великие, признаются, что во многих случаях причину развития гипотиреоза установить невозможно. Иногда пониженная функция щитовидной железы обусловлена нарушением функции центральной нервной системы, например, энцефалитом (воспалением головного мозга). В редких случаях гипофункция этого эндокринного органа развивается из-за падения гормональной деятельности гипофиза (что возможно в послеродовом периоде у женщин) в связи с недостаточной продукцией тиреотропного гормона (ТТГ). Известны случаи развития болезни в период климакса и после родов (в этом случае нередко одновременно наблюдается снижение функций других эндокринных желез — надпочечниковых и половых).
Диагностика
Гипотиреоз определяется лабораторно по снижению гормоно-образовательной функции щитовидной железы, вернее, по снижению всех биохимических показателей: уровню связанного с белками йода (СБЙ), бутанолэкстрагируемый йод (БЭЙ), Т4, Т3. При этом тиреотропная функция гипофиза оказывается повышенной, что лабораторно и подтверждается при определении содержания в крови тиреотропного гормона (ТТГ). Это и понятно, если вспомнить, что гипофиз и щитовидная железа работают по принципу обратной связи: мало гормонов выделяет эндокринная железа — их выделяет больше стимулирующий сниженную функцию того или иного органа гипофиз. И наоборот. То же самое относится и к рилизинг-факторам гипоталамуса (пептидных гормонов гипоталамуса).
Радиоизотопное исследование определяет пониженную захватывающую способность эндокринных клеток щитовидной железы.
Обычно при гипотиреозе щитовидная железа не прощупывается, но может быть и увеличенной, что наблюдается при спорадическом или эндемическом зобе, и также (и в последние годы это встречается очень часто) при аутоиммунном тиреоидите.
Гипотиреоз имеет огромное количество признаков, этим пользуются ленивые врачи, которые при любой жалобе пациента, хоть на кровоточивость десен, хоть на боль в суставах, отсылают его к эндокринологу. Но вы панике не поддавайтесь. Если вы в ярости без видимой причины кидаетесь на первого попавшегося или, напротив, ваша любимая комедия повергает вас в депрессию, а выигранный люкс-тур на Канары – в уныние, это вовсе не значит, что у вас гипотериоз. Это только говорит о том, что нужно обратиться к хорошему врачу, сдать анализ крови на гормоны, не обращая внимания на его высокую стоимость (а она часто проводится платно, хотя и входит в программу госгарантий медицинской помощи), а потом тщательно выполнять рекомендации доктора, не опасаясь словосочетания «гормональная терапия». Она на самом деле только во благо. Если же анализы окажутся нормальными, вам достаточно обратиться к психотерапевту или продолжать портить жизнь окружающих плохим характером. Но визит к эндокринологу обязателен, потому что не так страшен гипотиреоз, как его осложнения.
Лечение
Лет сорок назад не было эффективных лекарств для лечения заболеваний щитовидной железы, в том числе и гипотиреоза, и он в связи с этим приобретал тяжелое, пожизненное течение. Такие формы гипотиреоза называли раньше микседемой. В запущенных случаях, особенно когда болезнь началась в период внутриутробного развития ребенка или в первые месяцы и годы его жизни, микседема переходила в кретинизм или даже в идиотизм, которые сейчас, к счастью, практически не встречаются. Сегодня различного рода расстройства деятельности щитовидной железы своевременно диагностируются и своевременно корригируются с помощью лекарственной терапии.
Главное же в медикаментозном лечении — это назначение заместительной (гормональной) терапии. Каждому больному нужно подобрать оптимальные дозы того или иного тиреоидного препарата (L-тироксина, T-реокомба, тиреотома или их аналогов). Лечение начинают с минимальных доз, чтобы беречь сердце). При этом, чем старше больной, тем с меньших доз лекарства начинают лечение — с 1/6, 1/4 таблетки. По мере улучшения состояния больного и при хорошей переносимости препарата дозу гормона наращивают, добавляя к предыдущей по 1/4 таблетки каждые 3-4 недели. Обычно суточная доза тиреоидного препарата составляет 1 — 1,5 таблетки. Главный принцип лечения гормоном заключается в назначении максимально переносимых доз. Только это позволяет добиться компенсированного течения заболевания, которое спустя несколько месяцев позволяет многим больным чувствовать себя практически здоровыми. Вопреки распространенному мнению, поправиться от гормональных препаратов, применяемых для лечения гипотиреоза нельзя. Эти препараты улучшают обмен веществ. Напротив, некоторые принимают их без показаний, чтобы НЕ поправляться, и это, конечно, зря, потому что можно таким образом нарушить обмен веществ и этим очень навредить своему организму.
При своевременно начатой, постоянно проводимой заместительной терапии больные сохраняют трудоспособность. На фоне терапии тиреоидными препаратами даже склонность к гипотензии, как правило, снижается или исчезает вообще.
Существует операционный (хирургический) гипотериоз, к которому приводит удаление критически важной части щитовидной железы, которая хирургически провоцирует нагрузку на орган и последующий недостаток гормонов. В случае операционного гипотиреоза необходим постоянный (пожизненный) прием препаратов, содержащих гормоны.
Йододефицитный гипотиреоз возникает из-за недостаточного поступления йода в организм, что не позволяет нормально функционирующей щитовидной железе вырабатывать необходимое количество гормонов, так как в состав химической формулы гормонов (Т3 и Т4) входит йод. Основное направление в лечении йододифицитного гипотиреоза — введение необходимого йода.
При развитии малокровия больным назначаются легко усваиваемые препараты железа и витамин В12 (антианемический витамин).
Образ жизни
Следует придерживаться рационального питания, предназначенного для больных гипотиреозом. Пища должна быть легкоусвояемой, обогащенной витаминами группы В, А и особенно С, а также микро- и макроэлементами, что может улучшить функцию щитовидной железы (если, конечно, у нее есть резервы). Кроме того, такое питание может восстановить нарушенные обменные процессы. При ожирении (у больных гипотиреозом оно бывает часто, т.к. пищевые вещества из-за снижения обменных процессов с трудом перерабатываются до конца) калорийность суточного рациона должна ограничиваться за счет животных жиров и легкоусвояемых углеводов, которые содержатся в сладких, мучных продуктах.
© Доктор Питер
Истинный гипотиреоз и соматические заболевания
Экология здоровья: Гипотиреоз — клинический синдром, обусловленный стойким снижением уровня тиреоидных гормонов в организме…
Гипотиреоз — клинический синдром, обусловленный стойким снижением уровня тиреоидных гормонов в организме.
Синдром гипотиреоза был впервые описан в 1873 году В.Галлом. Существуют возрастные и половые различия в эпидемиологии гипотиреоза.
Гипотиреоз и сердечно-сосудистая система
Известно, что нарушение функции щитовидной железы имеет определенное значение в происхождении и течении ИБС. В первую очередь это относится к гипотиреозу. О взаимосвязи между развитием гипотиреоза и ИБС было сообщено около 30 лет назад, тогда же был описан и так называемый синдром микседематозного сердца, включающий в себя брадикардию, низкий вольтаж зубцов на ЭКГ, отрицательный зубец Т на ЭКГ, кардиомегалию и выпот в перикарде.
Гипотиреоз и метаболические изменения.
Существует распространенное мнение о том, что гипотиреоз способствует гиперлипидемии и, следовательно, развитию атеросклероза.
По данным большинства исследователей, у больных гипотиреозом в крови наблюдается повышенное содержание холестерина, триглицеридов, ЛПНП, фосфолипидов; содержание ЛПВП остается нормальным или снижается. Изменения в липидном спектре объясняются тем, что при гипотиреозе снижается скорость синтеза и особенно распада липидов вследствие сниженной активности липопротеидлипазы, ухудшается транспорт и выведение атерогенных липидов из организма с желчью. Скорость клиренса ЛПНП при гипотиреозе снижается.
Тем не менее распространенное мнение об атерогенном действии гипотиреоза представляется преувеличенным.
У больных гипотиреозом наблюдаются более выраженные явления атеросклероза только при наличии сопутствующей артериальной гипертонии. При наличии дислипидемии и артериальной гипертензии первичный гипотиреоз можно рассматривать как фактор риска развития атеросклероза и, соответственно, ИБС, особенно улиц пожилого возраста.
Для гипотиреоза также характерно повышение уровня КФК и ЛДГ, что важно учитывать во избежание гипердиагностики инфаркта миокарда.
Гипотиреоз и гемодинамика.
Показатели периферической гемодинамики одними из первых реагируют на изменения концентрации гормонов щитовидной железы. Гипотиреоз сопровождается уменьшением ЧСС. Брадикардия, возникающая при гипотиреозе, легко обратима при достижении эутиреоза.
Другим ранним эффектом при гипотиреозе является изменение общего периферического сопротивления сосудов (ОПСС). Гипотиреоз вызывает повышение ОПСС, с чем в определенной мере связано развитие диастолической артериальной гипертензии.
Диастолическая гипертензия при гипотиреозе является распространенным явлением и выявляется, по данным P.W.Landenson (1994), в 15-28%, что приблизительно в 3 раза выше, чем в эутиреоидной популяции. У больных с гипотиреозом и наличием артериальной гипертензии содержание альдостерона и ренина в плазме крови снижено, т.е. диастолическая гипертензия при гипотиреозе носит гипорениновый характер.
Предполагаемыми причинами нарушения вазодилатирующей функции при гипотиреозе являются:
- снижение генерации вазодилатирующих субстанций и/или резистентность к ним сосудистых гладкомышечных клеток;
- снижение концентрации предсердного Na-уретического пептида.
Изменения сердечного выброса, связанные с гипотиреозом, являются результатом комплексного взаимодействия показателей ОПСС, объема циркулирующей крови и преднагрузки.
Гипотиреоз и функции левого желудочка.
Состояние гипотиреоза характеризуется уменьшением числа бета-адренорецепторов, с чем связывают более низкую вероятность развития аритмий.
Гипотиреоз характеризуется снижением сократительной способности миокарда, уменьшением фракции выброса, развитием застойной сердечной недостаточности. Эти процессы также подвергаются обратному развитию при восстановлении эутиреоидного статуса, отмечается положительная динамика при ЭХО-КГ.
Действию тиреоидных гормонов подвержена и диастолическая функция левого желудочка. Состояние гипотиреоза сопровождается пролонгацией диастолы, увеличением времени изоволюметрической релаксации левого желудочка.

Течение ИБС и гипотиреоз. При гипотиреозе нередко наблюдаются два клинически трудно различимых типа болей за грудиной: истинно коронарогенные, которые могут усиливаться при терапии тиреоидными препаратами, и метаболические, исчезающие в процессе лечения гипотиреоза.
Традиционно считается, что гипотиреоз из-за своего атерогенного действия способствует развитию и прогрессированию ИБС. С другой стороны, недостаток тиреоидных гормонов является своеобразным «фактором защиты» сердца от ишемии благодаря снижению потребности в кислороде, поэтому стенокардия у таких больных встречается реже, а в 30-х гг. больным с тяжелой стенокардией даже проводилась тиреоидэктомия.
Однако, несмотря на то, что у больных гипотиреозом явления атеросклероза могут быть более выражены, не обнаруживается различий в частоте инфаркта миокарда среди лиц с нормальной и сниженной функцией щитовидной железы.
Приблизительно у 1,3 больных с ИБС и гипотиреозом наблюдается уменьшение функционального класса стенокардии или ее исчезновением, на фоне компенсации гипотиреоза, частота ИМ не увеличивается. Положительный эффект тироксина, вероятно, связан с восстановлением эутиреоидного статуса, что снижает пред- и постнагрузку и восстанавливает нарушенный сердечный выброс.
Гипотиреоз и почки
Больные с хронической почечной недостаточностью нередко имеют симптомокомплекс, характерный для гипотиреоза. Причем, исследуя функцию щитовидной железы у таких больных, можно выявить определенные изменения в тиреоидных гормонах.
Накопление в организме лекарственных препаратов и их метаболитов, которые влияют на выработку тиреоидных гормонов; снижение выведения йода; изменение связывания гормонов щитовидной железы с белками плазмы за счетдиспротеинемии: все это лежит в основе так называемого «уремического гипотиреоза» при ХПН.
Принимая во внимание вероятность развития такого симптомокомплекса при ХПН, следует дифференцировать его от истинного первичного гипотиреоза.
Ниже, в таблице 17, представлены признаки, характерные для больных с уремией и для пациентов с первичным гипотиреозом.
|
Таблица 17 — Сходства и различия гормональных параметров при уремии и первичном гипотиреозе
| ||
|
|
|
Первичный гипотиреоз
|
|
Общий Т4
|
Норма, (у 30% больных — снижен)
|
Снижен
|
|
Свободный Т4
|
Норма
|
Снижен
|
|
Общий Т3
|
Норма, (у 50% больных — снижен)
|
Снижен
|
|
Свободный Т3
|
Норма, (у 50% больных — снижен)
|
Снижен
|
|
Общий Реверсивный Т3
|
Норма
|
Снижен
|
|
ТТГ
|
Норма
|
Повышен
|
|
Тироксинсвязывающий глобулин
|
Норма
|
Норма
|
|
Реакция ТТГ на ТРГ
|
Снижена, замедлена
|
Гиперергическая
|
Наиболее часто нарушение тиреоидной функции у больных с уремией отражают низкие уровни общего и свободного Т3 в сыворотке крови. Причем, основной причиной снижения уровня Т3, наблюдаемого у значительного количества больных с уремией, является торможение дейодирования Т4 в Т3, а не нарушение деградации или изменение объема распределения самого Т3.
Вторым по частоте показателем нарушений тиреоидной функции при ХПН и уремии является снижение концентрации общего Т4 и его низкий уровень может быть связан с ослаблением его секреции щитовидной железой при ХПН.
У больных с уремией практически всегда выявляется нормальный ТТГ независимо от наличия сниженных Т3 и Т4, что в норме должно было бы стимулировать выработку ТТГ. У пациентов с ХПН отмечается феномен развития тканевого гипотиреоза в печени, который сопровождается значительным снижением содержания ТЗ в ткани и активности Т3-зависимых ферментов (альфа-глицеро-фосфат-дегидрогеназы и цитозольной малатдегидрогеназы).
После заместительного введения тиреоидных гормонов эти показатели нормализуются. Тем не менее, следует помнить, что если нарушения дейодирования Т4 в Т3 рассматривать как адаптивный механизм к тяжелому заболеванию, то применение экзогенных тиреоидных гормонов с лечебной целью в больших дозах (более 100 мкг в сутки в пересчете на тироксин) у лиц с уремией может иметь неблагоприятные последствия. Таким образом, точная диагностика истинного гипотиреоза у больных с ХПН имеет важное значение.
Рациональный подход к диагностике заболеваний щитовидной железы при уремии должен начинаться с оценки клинического состояния больного и, при наличии показаний, с определения уровня общего Т4.
При сниженном уровне последнего обнаружение нормального содержания свободного Т4 исключает диагноз гипотиреоза. Если же снижен и уровень свободного Т4, то следует определить концентрацию ТТГ, которая в отсутствии гипотиреоза бывает, как правило, нормальной.
Только при наличии у больного сочетания низкого уровня свободного Т4 с повышенным содержанием ТТГ можно достаточно уверенно поставить диагноз первичного гипотиреоза.
Истинный гипотиреоз и функция почек
При гипотиреозе в почках обнаруживается множество морфологических изменений, которые, как правило, минимизируются или полностью исчезают после восстановления эутиреоза, так же как и изменения в почечной гемодинамике, нередко сопровождающие гипотиреоз.
Минимальные сроки для позитивных изменений в морфологических параметрах точно неизвестны, тогда как улучшение почечной гемодинамики наблюдается уже через несколько часов или дней от начала адекватной заместительной терапии гипотиреоза.
Хотя и логично было бы связывать гемодинамические нарушения у больных с гипотиреозом с гистологическими изменениями, наблюдаемыми в почках, о такой связи существует очень мало данных.
Учитывая же быстроту улучшения, наступающего после начала лечения, можно полагать, что функциональные сдвиги, такие как снижение минутного объема сердца или повышение сосудистого сопротивления в почках, играют большую роль, чем морфологические изменения.
Гипотиреоз и система органов дыхания
Синдром апноэ во сне сочетается с гипотиреозом в 10-80% случаев. Этот синдром чаще имеет место у мужчин, чем у женщин, хотя собственно гипотиреоз чаще встречается у женщин.
В синдром апноэ во сне входят следующие симптомы:
- Повышенная сонливость днем
- Ожирение
- Внезапное засыпание
- Эпизоды апноэ
- Гиперкапния и гипоксия
- Храп
У больных с гипотиреозом за развитие этого синдрома ответственны два механизма:
- Обструкция воздухоносных путей из-за избытка мукополисахаридов и пропотевания белка в мышцы языка и глотки.
- Снижение вентиляции легких за счет снижения активности дыхательного центра.
Таким образом, все больные, страдающие синдромом апноэ во сне, должны проверяться на наличие у них гипотиреоза.
Синдром гипотиреоза, кроме того, существенно осложняет течение и компенсацию бронхиальной астмы, а быстрое восстановление эутиреоидного статуса у больных с астмой может вызывать значительные трудности в её дальнейшем лечении. В основе этого лежит несколько причин.
Во-первых, тироксин может снижать метаболизм простагландинов у больных астмой, потенцируя их влияние на бронхи, во-вторых, как ткани, находящиеся под влиянием катехоламинов, так и метаболизм гидрокортизона в неактивные метаболиты потенцируется повышением Т4.
Именно поэтому так важно, чтобы при лечении гипотиреоза у больных с бронхиальной астмой компенсация достигалась более замедленно, чем у других пациентов.
Гипотиреоз и желудочно-кишечный тракт
ЖКТ играет ключевую роль в физиологии тиреоидных гормонов, так как Т3 и Т4 коньюгируются и экскретируются в желудке и частично деконьюгируются в кишечнике с повторным частичным их всасыванием.
Те больные, которые получают экзогенный L-Т4 (тироксин) по поводу гипотиреоза, не будут компенсированы, если прием препарата будет совпадать по времени с приемом лекарств, снижающих его абсорбцию в желудке. К таким медикаментам относятся практически все металлосодержащие препараты, применяемые у больных с язвенной болезнью желудка и 12-перстной кишки.
Подобные взаимовлияния могут быть устранены при большом (не менее 3-х часов) временном промежутке между приемом препаратов этих групп и L-Т4.
У больных гипотиреозом нередко встречается дискинезия желчных путей по гипотоническому типу, которая исчезает после компенсации гипотиреоза. При наличии у больного хронического гепатита или цирроза печени, гипоальбуминемия, которая имеет место при заболеваниях печени, будет провоцировать увеличение уровня ТТГ, тогда как повышенный уровень билирубина — оказывать влияние на снижение выработки Т4 и повышение Т3. Это следует учитывать для адекватной оценки функции щитовидной железы у пациента.
Гипотиреоз и костно-мышечная система
При гипотиреозе нередко наблюдается удлинение цикла костного ремоделирования, причем каждому новому циклу сопутствует повышение минерализации костной ткани. Кроме того, из-за пропитывания тканей мукополисахаридами развивается ряд ревматических синдромов, в частности, артропатий и миопатий.
Артропатия проявляется небольшой болью в суставах, припуханием мягких тканей, иногда появлением невоспалительного выпота в полости суставов. Обычно поражаются коленные, голеностопные и мелкие суставы кистей. Миопатия выражается в мышечной слабости, без четкой атрофии, напротив, при декомпенсированном гипотиреозе иногда наблюдается гипертрофия мышц, обусловленная отложением в них мукопротеинов (синдром Гоффмана).
Лабораторные признаки воспаления обычно не выражены. У больных с гипотиреозом может иногда наблюдаться повышение «мышечных» ферментов и асимптомная гиперурикемия, проходящая на фоне компенсации гипотиреоза.
В том случае, если причиной первичного гипотиреоза является хронический аутоиммунный тиреоидит, следует помнить о том, что данное заболевание достаточно часто сочетается с такими ревматологическими заболеваниями, как ревматоидный артрит, системная красная волчанка, синдром Шегрена и др. В свою очередь, наличие этих заболеваний у пациента должно служить поводом для исследования у него функции щитовидной железы.
Физическая работоспособность больных с гипотиреозом снижена, однако причины ее снижения различны. Одной из возможных причин сниженной толерантности к физической нагрузке при недостаточной функции щитовидной железы могут служить атрофические изменения скелетных мышц.
Дефицит тиреоидных гормонов приводит к нарушению экспрессии генома тяжелых цепей миозина, перераспределению его изоформ, подавлению белкового синтеза и, следовательно, мышечного роста.
Кроме того, при дефиците гормонов щитовидной железы нарушается мобилизация свободных жирных кислот из жировой ткани, приводя к недостаточному поступлению липидов в скелетные мышцы, что также может играть определенную роль в снижении работоспособности.
Гипотиреоз и кожа
Изменения кожи и ее придатков при гипотиреозе следует дифференцировть от таких заболеваний как микседематозный лихен, фолликулярный муциноз, амилоидный лихен, вторичные муцинозы, лимфостаз. Данные заболевания имеют массу схожих с гипотиреозом симптомов, однако в их основе лежат различные патогенетические механизмы.
Ниже, в таблице 18, мы приводим объяснение некоторых кожных симптомов, имеющих место при гипотиреозе.
|
Таблица 18 — Дерматологические симптомы при гипотиреозе
| ||
|
|
Причина симптома
| |
|
Слизистый отек кожи
|
Нарушение обмена гликозаминогликанов приводит к диффузному скоплению в коже и подкожной клетчатке гликозаминогликанов, хондроитиновой и гиалуроновой кислот. Отеки не сопровождаются трофическими изменениями кожи и образованием «ямки» при надавливании.
| |
|
Серовато-желтоватый оттенок кожи
|
Накопление каротина
| |
|
Дистрофические изменения ногтей
|
Нарушение обмена серы в процессе формирования кератина ногтевых пластинок
| |
|
Сухость кожи
|
Снижение секреторной активности потовых желез
| |
|
Ломкость волос
|
Дистрофия волосяных фолликулов без фолликулярного кератоза
| |
Гипотиреоз и психоневрологический статус
Состояние гипотиреоза, как явного, так и субклинического, оказывает влияние на психоневрологический статус пациентов. Нередко гипотиреоз имеет манифестацию в виде тех или иных психических нарушений.
Нераспознанный гипотиреоз составляет 0,3-3% среди всех психических больных. Очень часто выявляют так называемую «обратимую» деменцию у людей среднего и пожилого возраста с гипотиреозом.
Гипотиреоз может проявляться только расстройством некоторых когнитивных функций, связанных с памятью, а также поведенческих нарушений.
У лиц, страдающих депрессией и субклиническим гипотиреозом, течение болезни нередко характеризуется наличием панических атак, чего не бывает у эутиреоидных больных. Отмечается более низкий эффект от антидепрессивной терапии у пациентов с субклиническим гипотиреозом по сравнению с больными, имеющими нормальную функцию щитовидной железы. Острые психозы при гипотиреозе — явление редкое.
Поскольку наличие депрессии выявляется при гипотиреозе в 8-17% случаев, целесообразно проводить определение тиреоидных гормонов и ТТГ всем больным с депрессией, возникшей впервые, даже при отсутствии клинических признаков заболеваний щитовидной железы.
При шизофрении, сочетающейся с гипотиреозом, с целью повышения эффективности специфического лечения рекомендуется одномоментно с ним корректировать функцию щитовидной железы у больных при помощи L-Т4.
Причем дозу L-Т4 следует доводить до поддерживающей в достаточно быстрые сроки: это будет потенцировать эффект антидепрессантов.
Гипотиреоз и хирургические вмешательства
Несколько лет назад считалось, что хирургические вмешательства, выполненные у больного с некомпенсированным гипотиреозом, чреваты серьезными осложнениями. В настоящее время от этого мнения отказались.
Тем не менее, если пациент является кандидатом на плановое оперативное лечение, лучше сначала провести компенсацию гипотиреоза. Выполнение экстренных оперативных вмешательств допускается у больных с некомпенсированным гипотиреозом. В том случае, если есть необходимость в отмене перорального приема L-Т4, больной может быть переведен на внутривенное его введение однако доза препарата должна составить 80% от исходной.
Внутривенное введение L-Т4 производится и в том случае, если пациент готовится к операции, но имеет при этом выраженный некомпенсированный гипотиреоз.
Гипотиреоз и беременность
При некомпенсированном гипотиреозе наступление беременности крайне маловероятно. Если беременность все же наступила, то лечение гипотиреоза должно быть начато немедленно. Во время беременности потребность в тиреоидных гормонах в среднем возрастает на 45% от расчетной исходной дозы.
Если беременность наступила у женщины с компенсированным гипотиреозом, то доза Эутирокса должна быть увеличена в соответствии с возросшей потребностью в нем.
Дозу заместительной терапии Эутироксом при кормлении грудью также следует рассчитывать в соответствии с повышенной потребностью в препарате.опубликовано econet.ru. Если у вас возникли вопросы по этой теме, задайте их специалистам и читателям нашего проекта здесь.
Авторы: Е.А.Трошина, Г.Ф.Александрова, Ф.М.Абдулхабирова, Н.В.Мазурина, «Синдром гипотиреоза в практике интерниста. Методическое пособие для врачей».
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Гипертиреоз является заболеванием щитовидной железы. Щитовидная железа — это маленькая железа в форме бабочки, расположенная в передней части шеи. Он производит тетрайодтиронин (Т4) и трийодтиронин (Т3), которые являются двумя основными гормонами, которые контролируют, как ваши клетки используют энергию. Ваша щитовидная железа регулирует ваш метаболизм путем высвобождения этих гормонов.
Гипертиреоз возникает, когда щитовидная железа вырабатывает слишком много Т4, Т3 или обоих. Диагностика гиперактивной щитовидной железы и лечение основной причины могут облегчить симптомы и предотвратить осложнения.
Различные состояния могут вызвать гипертиреоз. Болезнь Грейвса, аутоиммунное заболевание, является наиболее частой причиной гипертиреоза. Это заставляет антитела стимулировать щитовидную железу выделять слишком много гормона. Болезнь Грейвса чаще встречается у женщин, чем у мужчин. Это имеет тенденцию бежать в семьях, что предполагает генетическую связь. Вы должны сообщить своему врачу, если у ваших родственников было заболевание.
Другие причины гипертиреоза включают:
- избыток йода, ключевого ингредиента при тиреоидите T4 и T3
- или воспаление щитовидной железы, которое вызывает утечку T4 и T3 из железы
- опухолей яичников или яичек
- доброкачественные опухоли щитовидной железы или гипофиза
- большие количества тетраиодтиронина, принимаемые с помощью пищевых добавок или лекарств
Большие количества T4, T3 или обоих могут вызвать чрезмерно высокую скорость метаболизма.Это называется гиперметаболическим состоянием. Находясь в гиперметаболическом состоянии, вы можете испытывать учащенное сердцебиение, повышенное кровяное давление и тремор рук. Вы также можете сильно потеть и плохо переносить жару. Гипертиреоз может вызывать более частые движения кишечника, потерю веса, а у женщин — нерегулярные менструальные циклы.
Видимо, щитовидная железа сама по себе может набухать в зоб, который может быть симметричным или односторонним. Ваши глаза могут также казаться довольно выпуклыми, что является признаком экзофтальма, состояния, связанного с болезнью Грейвса.
Другие симптомы гипертиреоза включают:
Следующие симптомы требуют немедленной медицинской помощи:
Гипертиреоз также может вызывать мерцательную аритмию, опасную аритмию, которая может привести к инсультам, а также застойную сердечную недостаточность.
Подробнее: Влияние мерцательной аритмии на организм
Ваш первый шаг в диагностике — получить полный анамнез и физическое обследование. Это может выявить следующие общие признаки гипертиреоза:
- потеря веса
- учащенный пульс
- повышенное кровяное давление
- выпуклые глаза
- увеличенная щитовидная железа
Могут проводиться другие тесты для дальнейшей оценки вашего диагноза.К ним относятся:
Тест холестерина
Вашему врачу может потребоваться проверить уровень холестерина . Низкий уровень холестерина может быть признаком повышенной скорости метаболизма, при которой ваше тело быстро сжигает холестерин.
T4, свободный T4, T3
Эти тесты измеряют, сколько гормонов щитовидной железы (T4 и T3) содержится в вашей крови.
Тест на уровень гормонов, стимулирующих щитовидную железу
Гормон, стимулирующий щитовидную железу (TSH) — это гормон гипофиза, который стимулирует выработку гормонов щитовидной железой.Когда уровень гормонов щитовидной железы нормальный или высокий, ваш ТТГ должен быть ниже. Аномально низкий уровень ТТГ может быть первым признаком гипертиреоза.
Триглицеридный тест
Ваш уровень триглицеридов также может быть проверен. Подобно низкому холестерину, низкие триглицериды могут быть признаком повышенной скорости метаболизма.
Сканирование и захват щитовидной железы
Это позволяет вашему врачу определить, является ли ваша щитовидная железа сверхактивной. В частности, это может показать, вызывает ли гиперактивность всю щитовидную железу или только одну область железы.
Ультразвук
Ультразвук может измерить размер всей щитовидной железы, а также любые массы внутри нее. Врачи также могут использовать ультразвук, чтобы определить, является ли масса твердой или кистозной.
КТ или МРТ
КТ или МРТ может показать наличие опухоли гипофиза, которая является причиной этого заболевания.
Медикаменты
Антитиреоидные препараты, такие как метимазол (тапазол), не дают щитовидной железе вырабатывать гормоны. Это обычное лечение.
Радиоактивный йод
Радиоактивный йод выделяется более чем на 70 процентов по U.С. Взрослые с гипертиреозом, по данным Американской ассоциации щитовидной железы. Это эффективно разрушает клетки, которые производят гормоны.
Общие побочные эффекты включают сухость во рту, сухость в глазах, боль в горле и изменения вкуса. Меры предосторожности могут потребоваться в течение короткого времени после лечения, чтобы предотвратить распространение излучения на других.
Хирургия
Часть или всю щитовидную железу можно удалить хирургическим путем. Затем вам нужно будет принимать добавки гормонов щитовидной железы, чтобы предотвратить гипотиреоз, который возникает, когда у вас есть недействующая щитовидная железа, которая выделяет слишком мало гормона.Кроме того, бета-блокаторы, такие как пропранолол, могут помочь контролировать ваш пульс, потливость, беспокойство и высокое кровяное давление. Большинство людей хорошо реагируют на это лечение.
Важно правильно питаться, уделяя особое внимание кальцию и натрию, особенно в профилактике гипертиреоза. Поработайте со своим врачом, чтобы составить здоровые рекомендации по питанию, пищевым добавкам и физическим упражнениям.
Гипертиреоз также может привести к тому, что ваши кости станут слабыми и тонкими, что может привести к остеопорозу.Прием витамина D и добавок кальция во время и после лечения может помочь укрепить ваши кости. Ваш врач может сказать вам, сколько витамина D и кальция принимать каждый день. Узнайте больше о пользе для здоровья витамина D.
Ваш врач может направить вас к эндокринологу, который специализируется на лечении гормональных систем организма. Стресс или инфекции могут вызвать шторм щитовидной железы. Шторм щитовидной железы происходит, когда выделяется большое количество гормона щитовидной железы, и это приводит к внезапному ухудшению симптомов.Лечение важно для предотвращения щитовидной железы, тиреотоксикоза и других осложнений.
Долгосрочная перспектива гипертиреоза зависит от его причины. Некоторые причины могут пройти без лечения. Другие, такие как болезнь Грейвса, со временем ухудшаются без лечения. Осложнения болезни Грейвса могут быть опасными для жизни и повлиять на качество вашей жизни в долгосрочной перспективе. Ранняя диагностика и лечение симптомов улучшают отдаленные перспективы.
Q:
Почему мужчины реже, чем женщины, имеют проблемы со щитовидной железой?
A:
Как гипертиреоз (сверхактивная щитовидная железа), так и гипотиреоз (неактивная щитовидная железа) обычно запускаются аутоиммунной реакцией.В то время как болезнь Грейвса обычно вызывает гипертиреоз, Хасимото обычно вызывает гипотиреоз. Оба болезненных процесса запускаются организмом, атакующим щитовидную железу.
Не совсем понятно, почему у мужчин меньше аутоиммунных заболеваний, чем у женщин. Исследователи подозревают, что это связано с различиями в иммунной системе. Установлено, что у женщин более сильный иммунный ответ на прививки, травмы и инфекции по сравнению с мужчинами. Таким образом, вполне вероятно, что эта высокоактивная иммунная система подвергает женщин большему риску заболевания щитовидной железы.
Джуди Марцин, MD Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не должен рассматриваться как медицинский совет.
гипотиреоз у кошек | Симптомы, лечение и проблемы
Гипотиреоз у кошек является редким, сложным заболеванием желез, вызванным недостаточной активностью щитовидной железы. К счастью, это серьезное заболевание, как правило, не смертельно и может быть успешно вылечено, если своевременно распознается. Эта статья предоставит вам полный обзор всего, что вам нужно знать о симптомах, проблемах и лечении гипотиреоза.
Гипотиреоз кошек справочная информация
Гипотиреоз — это заболевание эндокринной системы, вызванное недостаточной активностью щитовидной железы.Щитовидная железа — это большая эндокринная железа (эндокринные железы выделяют гормоны непосредственно в кровь), расположенная на шее кошки чуть ниже гортани (рис. 1).
Рядом со щитовидной железой находятся также маленькие околощитовидные железы. Важно помнить, что, хотя щитовидная и околощитовидная железы являются анатомически близкими структурами, это функционально очень разные железы. Кошачья щитовидная железа делится на две доли, каждая длиной около 1 см, шириной 3-5 мм и толщиной 1-2 мм. Две доли в кошачьей щитовидной железе не связаны, как видно на людях.

Щитовидная железа кошек
Щитовидная железа вырабатывает ряд гормонов, в том числе трийодтиронин (Т3) и тироксин (Т4). Эти два гормона играют важную роль в регуляции метаболизма кошки. Существует два возможных нарушения щитовидной железы: гипертиреоз и гипотиреоз. Гипертиреоз возникает, когда уровни вырабатываемых гормонов щитовидной железы слишком высоки, в отличие от гипотиреоза, вызванного недостаточно активной железой.
Гипотиреоз является распространенным заболеванием среди людей и собак, но редко встречается спонтанно у кошек.В большинстве случаев это состояние у кошек является результатом чрезмерного лечения гипертиреоза, заболевания, которое встречается чаще. Этот тип кошачьего гипотиреоза называется ятрогенным гипотиреозом . Два других возможных типа: , , спонтанный и врожденный кошачий гипотиреоз, , .
через GIPHY
ятрогенный гипотиреоз
Гипертиреоз обычно лечится одним из четырех способов: а) операция по полному удалению щитовидной железы, б) пожизненное лечение метимазолом (снижение функции щитовидной железы), в) лечение инъекцией I-131, которая разрушает железу, и в) диета с низким содержанием йода (йод необходим для нормальной функции щитовидной железы).Хотя большинство кошек обычно очень хорошо реагируют на эти процедуры в первые несколько месяцев, уровень гормонов щитовидной железы упадет ниже нормального уровня. Иногда это приводит к ятрогенному гипотиреозу.
Спонтанный гипотиреоз
Спонтанный гипотиреоз возникает, когда функция железы снижается без каких-либо других причин. Это также иногда упоминается как первичный гипотиреоз, который является редким случаем среди кошек с только несколькими зарегистрированными случаями.
Врожденный гипотиреоз
Этот тип гипотиреоза возникает, когда котенок рождается с дефектом в железе, который ограничивает его деятельность. Точечная мутация в гене ТРО была идентифицирована как причина генетически детерминированного гипотиреоза. Этот ген наследуется по аутосомно-рецессивному типу и выделяется в семье с врожденным гипотиреозом. Однако у неродственных пострадавших домашних короткошерстных кошек не было обнаружено той же самой мутации ТРО, которая, по-видимому, является низкой в популяции.Это также может быть связано с вероятностью заниженных случаев CH у кошек (Karthik et al, 2013).
Мутация наследуется в аутосомно-рецессивном режиме, это означает, что кошка должна наследовать две мутированные копии гена (аллели), по одной от каждого из родителей, чтобы быть затронутым этим расстройством. Кошки, которые несут только один мутированный аллель и один здоровый аллель, остаются молчаливыми носителями (они могут передавать черту потомству, но сами на себя не влияют). Если два бесшумных носителя пересекаются, вероятность поражения каждого котенка составляет 25%.Две пораженные кошки дают только пораженное потомство.

Гипотиреоз кошек СИМПТОМЫ И ДИАГНОСТИКА
Наиболее заметно, что кошки, пораженные гипотиреозом, значительно набирают вес и имеют повышенный аппетит и потребление воды. Их шерсть может стать сухой, тусклой и неопрятной или постоянно облупленной. Они будут поддерживать более низкую температуру тела, чем обычно, и могут быть вялыми, слабыми и заметно менее игривыми. Другие потенциальные признаки включают в себя: бездеятельность, умственную тупость, слабость, потерю меха, запоры, повышенную почечную ценность и задержку прорезывания зубов.
Гипотиреоз у кошек может быть очень сложным заболеванием для правильной диагностики. Поскольку в большинстве случаев это ятрогенное состояние, ветеринарам нужна полная история болезни кошки, а также документальное подтверждение всех возможных симптомов гипотиреоза. Сначала они часто проводят физическое обследование, а затем проводят обычные лабораторные исследования для подтверждения диагноза. Тесты обычно включают общий анализ крови, общий анализ мочи, биохимический профиль и эндокринное тестирование (Peterson, 2013).

ЛЕЧЕНИЕ И ПРОГНОЗ
К счастью, прогноз ятрогенного гипотиреоза у кошек хороший. Лечение ятрогенного гипотиреоза обычно успешно с неинвазивным лечением простым уменьшением лечения гипертиреоза или добавлением гормонов щитовидной железы. Поскольку спонтанные и врожденные случаи крайне редки, прогноз для них до сих пор неясен. Наиболее распространенным препаратом, используемым в качестве дополнения для низкой активности щитовидной железы, является L-левотироксин, который применяется перорально, обычно на всю жизнь.

Гипотиреоз кошек, хотя и является редким и излечимым заболеванием, должен восприниматься серьезно. Крайне важно распознать симптомы как можно раньше и правильно их устранить. Ветеринары назначат профессиональную помощь, но обычно требуется внимательный уход на дому. С должным вниманием, любовью и вниманием мы можем предложить нашим кошкам лучшую жизнь, о которой они могли только мечтать.
Ссылки:
1. Картик Радж; Екатерина В. Морроу; Энн Траас; Анжела М.Erat; Мариса Ван Хувен; Хамутал Мазриер; Марк Э. Хаскинс; Урс Гигер (2013). Врожденный гипотиреоз с зобом у кошек вследствие мутации TPO. Конференция Тафтса по разведению собак и кошек и генетике, Секция медицинской генетики, Школа ветеринарной медицины, Университет Пенсильвании, Филадельфия, Пенсильвания, США
2. Петерсон, Марк (2013). Диагностическое тестирование на заболевание щитовидной железы у кошек: гипотиреоз. Компендиум: непрерывное образование для ветеринаров. Vetlearn.com.
Гипотиреоз: симптомы и лечение гипотиреоза
Гипотиреоз (Неразрушающая щитовидная железа)
Часть 1: Слишком маленький гормон щитовидной железы
Гипотиреоз — это состояние, при котором щитовидная железа не способна вырабатывать достаточное количество гормонов щитовидной железы. Поскольку основная цель гормонов щитовидной железы — «контролировать обмен веществ в организме», понятно, что у людей с этим заболеванием будут симптомы, связанные с медленным метаболизмом.
Несмотря на то, что оценки варьируются, примерно 10 миллионов американцев, вероятно, имеют это общее заболевание.На самом деле, до 10% женщин могут иметь некоторую степень дефицита гормонов щитовидной железы.
Когда ваша щитовидная железа не может производить нормальное количество гормонов щитовидной железы, вы получите диагноз гипотиреоз. Фото: 123rf
Гипотиреоз встречается чаще, чем вы думаете, и миллионы людей в настоящее время страдают гипотиреозом и не знают об этом. Для обзора того, как производится гормон щитовидной железы и как его производство регулируется, посетите нашу страницу производства гормонов щитовидной железы.
Причины гипотиреоза
Есть две довольно распространенные причины гипотиреоза. Первый является результатом предшествующего (или продолжающегося в настоящее время) воспаления щитовидной железы, которое оставляет большой процент клеток щитовидной железы поврежденным (или мертвым) и неспособным вырабатывать достаточное количество гормона.
Наиболее распространенная причина недостаточности щитовидной железы называется аутоиммунным тиреоидитом (также называемым тиреоидитом Хашимото), формой воспаления щитовидной железы, вызванной собственной иммунной системой пациента.
Второй основной причиной является широкая категория «лечение». Лечение многих заболеваний щитовидной железы требует хирургического удаления части или всей щитовидной железы. Если общая масса клеток, продуцирующих щитовидную железу, оставшихся в организме, недостаточна для удовлетворения потребностей организма, у пациента разовьется гипотиреоз. Помните, что это часто цель операции на рак щитовидной железы.
Но в другое время операция будет заключаться в том, чтобы удалить вызывающий беспокойство узелок, оставив половину щитовидной железы в шее без нарушений.Иногда эта оставшаяся доля щитовидной железы и перешеек производят достаточно гормонов, чтобы удовлетворить потребности организма. Однако для других пациентов спустя годы может стать очевидным, что оставшаяся щитовидная железа просто не в состоянии удовлетворить спрос.
Аналогичным образом, зобов и некоторых других заболеваний щитовидной железы можно лечить с помощью радиоактивного йода. Цель терапии радиоактивным йодом (при доброкачественных состояниях) — убить часть щитовидной железы, чтобы предотвратить рост зоба или выработку слишком большого количества гормона (гипертиреоз).
Иногда результатом лечения радиоактивным йодом может быть повреждение слишком большого числа клеток, поэтому пациент часто становится гипотиреоидом в течение года или двух. Тем не менее, это обычно значительно предпочтительнее, чем исходная проблема.
Подробнее о гипотиреозе: гипотиреоз Слайд-шоу: причины, симптомы и методы лечения
Существует несколько других редких причин гипотиреоза, одной из которых является полностью «нормальная» щитовидная железа, которая не вырабатывает достаточное количество гормонов из-за проблемы с гипофизом.Если гипофиз не производит достаточного количества гормона, стимулирующего щитовидную железу (ТТГ), то щитовидная железа просто не имеет «сигнала» для выработки гормона. Так что нет.
Симптомы гипотиреоза
- Усталость
- Слабость
- Увеличение веса или повышенная сложность потери веса
- Грубые, сухие волосы
- Сухая, грубая бледная кожа
- Выпадение волос
- Холодная непереносимость (вы не можете терпеть такие низкие температуры, как окружающие вас)
- Мышечные спазмы и частые боли в мышцах
- Запор
- Депрессия
- Раздражительность
- Потеря памяти
- Ненормальные менструальные циклы
- Снижение либидо
Каждый отдельный пациент может иметь любое количество этих симптомов, и они будут варьироваться в зависимости от степени дефицита гормонов щитовидной железы и времени, в течение которого организм был лишен необходимого количества гормона.
В качестве основной жалобы у вас может быть один из этих симптомов, в то время как у другого эта проблема вообще не возникнет, и он будет страдать от совершенно другого симптома. У большинства людей будет сочетание этих симптомов. Иногда у некоторых пациентов с гипотиреозом симптомы вообще отсутствуют, или они настолько тонкие, что остаются незамеченными.
Если у вас есть эти симптомы, вам нужно обсудить их с врачом. Кроме того, вам может понадобиться навыки эндокринолога.Если у вас уже был диагностирован и вылечен гипотиреоз, и у вас все еще есть какие-либо из этих симптомов, вам необходимо обсудить это со своим врачом.
Потенциальные опасности гипотиреоза
Поскольку организм ожидает определенного количества гормона щитовидной железы, гипофиз вырабатывает дополнительный гормон, стимулирующий щитовидную железу (ТТГ), чтобы побудить щитовидную железу вырабатывать больше гормона.
Эта дополнительная работа по сигнализации щитовидной железы о продолжении выработки ТТГ может привести к ее увеличению, что приведет к образованию зоба (называемого «компенсаторным зобом»).При отсутствии лечения симптомы гипотиреоза обычно прогрессируют. Редко осложнения могут привести к тяжелой угрожающей жизни депрессии, сердечной недостаточности или коме.
Гипотиреоз часто можно диагностировать с помощью простого анализа крови: панель гормонов щитовидной железы. Однако в некоторых случаях это не так просто, и требуются более подробные тесты. Самое главное, хорошие отношения с хорошим эндокринологом почти наверняка будут необходимы.
Гипотиреоз полностью излечим у многих пациентов, просто принимая небольшую таблетку один раз в день.Однако это упрощенное утверждение, и это не всегда так просто. Существует несколько видов препаратов гормонов щитовидной железы, и один тип лекарств не будет наилучшей терапией для всех пациентов.
При создании индивидуального плана лечения гипотиреоза необходимо учитывать множество факторов, и он индивидуален для каждого пациента.
вопросов к врачу
- Какова причина моей недостаточной щитовидной железы (гипотиреоз)?
- Есть ли у меня болезнь Хасимото?
- Что означают результаты моего анализа крови?
- Как долго мне понадобится лекарство от гипотиреоза и каковы побочные эффекты?
- Какой уровень ТТГ вы будете использовать в качестве цели для меня?
- После того, как я нахожусь в оптимальном диапазоне, как часто вы предлагаете мне вернуться на анализ крови, чтобы убедиться, что мои потребности в дозировке не изменились?
- Я в опасности для связанных проблем со здоровьем?
- Как быстро можно ожидать облегчения симптомов гипотиреоза?
- Могу ли я изменить образ жизни, чтобы облегчить симптомы?
После того, как вы получите ответы на эти вопросы, ваш врач лучше поймет ваши проблемы и потребности и сможет принять во внимание всю информацию при разработке плана ведения щитовидной железы, который будет обсуждаться с вами.
Обновлено: 10.07.19
Гипотиреоз: обзор, причины и симптомы
,
RACGP — Гипотиреоз — Исследование и управление
Мишель Со
Ричард Дж Макисаак
Матис Гроссманн
Справочная информация
Гипотиреоз является распространенным эндокринным заболеванием, которое в основном
влияет на женщин и пожилых людей.
Цель / с
В этой статье описываются этиология, клинические особенности,
исследование и лечение гипотиреоза.
Обсуждение
В западном мире чаще всего гипотиреоз
вызванный аутоиммунным хроническим лимфоцитарным тиреоидитом.
Первичный скрининг на подозрение на гипотиреоз щитовидной железы
стимулирующий гормон (ТТГ). Антитело к пероксидазе щитовидной железы
тест является единственным тестом, необходимым для подтверждения диагноза
аутоиммунный тиреоидит. УЗИ щитовидной железы только
указано, если есть беспокойство относительно структурной щитовидной железы
ненормальности. Радионуклеотидное сканирование щитовидной железы не имеет
роль в лечении гипотиреоза. Лечение с
замена тироксина (1,6 мкг / кг сухой массы тела ежедневно).Плохой ответ на лечение может указывать на плохое соблюдение,
лекарственное взаимодействие или нарушение всасывания. Значение
повышенного ТТГ, связанного с гормонами щитовидной железы в
нормальный диапазон спорен; замена тироксина может
быть полезным в некоторых случаях. Если не противопоказано, йод
женщинам следует назначать добавки
планирование беременности. Где обнаружены повышенные уровни ТТГ
периконцептуально или во время беременности, участие специалиста
следует искать.
Гипотиреоз является одним из наиболее распространенных эндокринных заболеваний, с большим бременем заболеваний у женщин и пожилых людей. 1 20-летнее последующее обследование в Соединенном Королевстве показало, что годовая частота первичного гипотиреоза составляет 3,5 на 1000 у женщин и 0,6 на 1000 у мужчин. 2 Австралийское исследование показало, что распространенность явного гипотиреоза составляет 5,4 на 1000. 3
Этиология
Йододефицит остается самой распространенной причиной гипотиреоза во всем мире. 4 Однако в Австралии и других странах с большим количеством йода наиболее распространенной этиологией является аутоиммунный хронический лимфоцитарный тиреоидит. 5
Основные причины гипотиреоза и связанные с ним клинические признаки приведены в Таблица 1 .
| Причина | Клинические признаки выявить |
|---|---|
Аутоиммунный лимфоцитарный тиреоидит
| Личная или семейная история аутоиммунных состояний Свидетельство конкретных аутоиммунных заболеваний, таких как витилиго при осмотре |
Послеоперационная терапия или хирургия
| История предшествующей радиойодтерапии или операции на щитовидной железе Свидетельство хирургического рубца или изменений кожи, предполагающих предыдущее наружное облучение шеи при обследовании |
Переходный
| Предшествующий анамнез вирусной инфекции, беременности или абляции радиоактивного йода Свидетельство увеличенной чувствительной щитовидной железы при осмотре (подострый тиреоидит) |
Йод ассоциированный
| История приема пищи |
Наркотики, вызванные
| История лекарств |
Проникновение
| История болезни или другие системные признаки инфильтративного расстройства |
Неонатальный / врожденный
| Семейный анамнез заболевания щитовидной железы / гипотиреоз Применение лекарств для беременных во время беременности |
Редкий
| Другие клинические особенности гипофизарной недостаточности |
Когда следует заподозрить гипотиреоз
Симптомы зависят от тяжести гипотиреоза, а также от скорости его возникновения. Медленное нарушение функции щитовидной железы, вызванное аутоиммунным тиреоидитом, обычно проявляется коварно в течение многих лет. 6 При подозрении на диагноз следует провести осмотр шеи на наличие или отсутствие зоба или узлов щитовидной железы, а также систематический осмотр с учетом как этиологии (например,рубец при тиреоидэктомии, кожные изменения, свидетельствующие о предшествующем внешнем облучении шеи, специфические аутоиммунные заболевания, такие как витилиго), и признаки гипотиреоза (, таблица 2, ). Спектр клинических проявлений варьируется от клинически невидимого заболевания до миксоэдемной комы, редкого эндокринного состояния. 7 Учитывая низкую специфичность симптомов гипотиреоза, у пациентов могут проявляться клинические признаки, которые наводят на мысль о диагнозе, без каких-либо нарушений функции щитовидной железы.Прием гормонов щитовидной железы в такой ситуации не дал четкого ответа и не оправдан. 8
| Органная система | Симптомы и признаки |
|---|---|
| Внешний вид |
|
| Энергетический и питательный обмен |
|
| Нервная система |
|
| Когнитивный / психиатрический |
|
| Сердечно-сосудистые |
|
| Опорно-двигательный | |
| Желудочно-кишечный тракт | |
| Репродуктивная система |
|
| Дополнительные расследования | |
| |
| * Пациенты с необъяснимой гиперхолестеринемией могут иметь недиагностированный гипотиреоз. † Лечение статинами у пациентов с гипотиреозом повышает риск рабдомиолиза и его следует избегать.thyroidmanager.org | |
расследований
Первоначальный скрининг проводится путем измерения уровня тиреотропного гормона (TSH). Если это повышено, ТТГ следует повторить в течение 2–8 недель со свободным уровнем Т4 для подтверждения диагноза. Бесплатный уровень Т4 следует назначать, если имеется убедительная клиническая картина гипотиреоза, несмотря на отсутствие повышения уровня ТТГ, чтобы исключить (гораздо реже) возможность возникновения центрального гипотиреоза из-за патологии гипофиза или гипоталамуса (, рисунок 1, ).Аутоантитела щитовидной железы (антитиреоидная пероксидаза и антитироглобулиновые антитела) положительны у 95% пациентов с аутоиммунным тиреоидитом. Анализ антител к пероксидазе щитовидной железы (ТРО) достаточно чувствителен и специфичен, чтобы сделать этот единственный тест, необходимый в настоящее время для подтверждения диагноза аутоиммунного тиреоидита. 5 Антитроглобулиновые антитела неспецифичны, и использование этого теста в настоящее время ограничивается наблюдением рака щитовидной железы. Позитивность антител к пероксидазе щитовидной железы наблюдается у 10–15% от общей численности населения 2,3,9 и не является показанием для лечения, когда нет биохимических нарушений функции щитовидной железы.Ежегодное тестирование функции щитовидной железы рекомендуется у пациентов с эутиреозом, у которых есть положительные антитиреоидные антитела, поскольку прогрессирование к гипотиреозу чаще встречается в этой группе пациентов. 2
Диагноз гипотиреоз сам по себе не является показанием для визуализации щитовидной железы. УЗИ щитовидной железы показано только для оценки подозрительных структурных аномалий щитовидной железы (т. Е. Ощутимые узлы щитовидной железы). В то время как радионуклеотидное сканирование щитовидной железы может быть полезно для выяснения этиологии гипертиреоза, оно не играет роли в лечении гипотиреоза.Существует связь между хроническим тиреоидитом и узлами щитовидной железы, но вопрос о том, связана ли эта связь с повышенным риском рака щитовидной железы, является спорным. 7
Низкий уровень Т4 в сыворотке без ожидаемого увеличения сывороточного ТТГ повышает вероятность возникновения центрального гипотиреоза из-за патологии гипофиза или гипоталамуса (рис. 1) . Тем не менее, поскольку эта картина также наблюдается временно во время выздоровления от тяжелой болезни, она должна быть подтверждена повторным тестом, когда пациент чувствует себя хорошо.Клинические признаки центрального гипотиреоза включают другие признаки гипофизарной недостаточности (например, аменорея, гипотония, мелкие морщины на коже, ненормальная бледность, гипонатриемия или гипогликемия) или признаки, указывающие на поражение гипофиза (например, нарушение зрения или головная боль). 8 Если есть подозрение на центральный гипотиреоз, следует проверить функцию оси гипоталамус-гипофиз-надпочечник и получить магнитно-резонансную томографию (МРТ) гипофиза. 10 Важно, что при наличии вторичной недостаточности надпочечников добавление гормонов щитовидной железы следует начинать только после замены глюкокортикоидов, в противном случае может возникнуть надпочечниковый кризис. 11
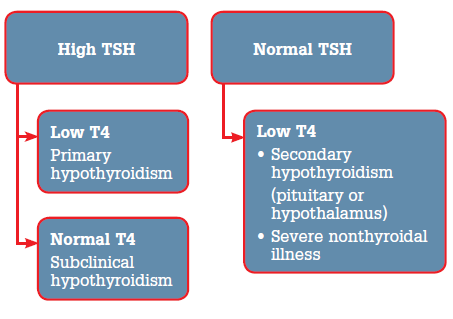
Рисунок 1. Интерпретация результатов теста функции гипотиреоза
Управление
Тиоксинзаместительная терапия является основой лечения гипотиреоза и обычно длится всю жизнь. Тем не менее, важно понимать, когда причина гипотиреоза временная или вызвана лекарственными препаратами, поскольку для этого может не потребоваться лечение или только кратковременное добавление тироксина (Таблица 1) .
Дозирование
Среднесуточная доза тироксина составляет 1.6 мкг на килограмм веса тела. Однако более низкие начальные дозы следует рассматривать у пациентов пожилого возраста, слабых или имеющих симптоматическую стенокардию, поскольку гормон щитовидной железы увеличивает потребность в кислороде миокарда с риском индукции стенокардии или инфаркта миокарда. Начальная доза 50 мкг / день подходит для здоровых пожилых пациентов и 25 мкг / день или 12,5 мкг / день для очень слабых и пациентов с симптоматической стенокардией. 10
Как правило, тироксин вводится ежедневно.Однако из-за своего периода полураспада, составляющего приблизительно 1 неделю, еженедельное администрирование иногда является вариантом, когда соблюдение является проблемой. Его длительный период полураспада также означает, что дозировку следует регулировать с интервалом не менее 6–8 недель, чтобы обеспечить устойчивое состояние. 12 Подходящей начальной целью является облегчение симптомов (при наличии) и сывороточного ТТГ в пределах лабораторного диапазона. У пациентов с постоянными симптомами плохого здоровья дальнейшее титрование дозировки тироксина с целью достижения уровня ТТГ в нижнем референтном диапазоне (например,0,4–2,5 мМЕ / л). Уровень ТТГ в верхней половине контрольного диапазона обычно приемлем для пожилых людей. Более низкие целевые значения ТТГ могут быть приняты во время беременности и у пациентов с раком щитовидной железы, и в этих случаях следует обратиться к специалисту (таблица 3). При вторичном гипотиреозе ТТГ ненадежен, а дозу тироксина корректируют в соответствии с уровнем свободного Т4, который должен быть в среднем или нормальном диапазоне. 5
Доза тироксина следует увеличить на 12,5-25 мкг / день, если ТТГ остается выше целевого уровня.В Австралии таблетки левотироксина (LT4) доступны в препаратах по 50, 75, 100 и 200 мкг. Практический подход к корректировке дозировок тироксина без нарезки таблеток состоит в том, чтобы использовать дозирование через день или варьировать дозу в зависимости от дня недели 8 (например, с понедельника по пятницу 100 мкг с 200 мкг в выходные дни). После того, как ТТГ нормализуется, частота проверок может быть уменьшена до 6 месяцев, а затем ежегодно после этого, если только не возникают ситуации, которые могут изменить требования к тироксину (например,значительное изменение веса, начало применения ингибитора протонного насоса или пероральных противозачаточных таблеток или планы на беременность).
|
| * Американская ассоциация клинических эндокринологов |
Побочные эффекты
Побочные эффекты лечения редко, когда дается правильная доза.Усталость, повышенный аппетит, диарея, нервозность, сердцебиение, бессонница и тремор свидетельствуют о чрезмерном лечении. 13 Эти симптомы должны вызывать повторный уровень ТТГ и, если подавлено, снижение дозы тироксина. Реальная аллергическая реакция на активный ингредиент стандартных таблеток левотироксина встречается редко, и следует обратиться за советом к специалисту, когда рассматривается альтернативная терапия (например, трийодтиронин).
Решение проблемы плохой реакции на лечение
Существует несколько факторов, которые необходимо учитывать, когда биохимическая или симптоматическая коррекция не достигается, несмотря на адекватное дозирование тироксина.К ним относятся соблюдение, лекарственные взаимодействия и поглощение.
Соответствие
Плохое соблюдение является одной из наиболее распространенных причин неспособности достичь эутиреоза, несмотря на назначение адекватных доз тироксина. 14 Иногда, когда пациент не соблюдает какое-то время и принимает большую дозу тироксина перед анализом крови, это приводит к модели повышения уровня ТТГ с высоким или нормальным или повышенным уровнем свободного Т4. 10 В этих случаях важно проанализировать частоту пропущенных таблеток с пациентом и обсудить важность соблюдения режима лечения. 14
Наркотиков взаимодействий
Существует ряд лекарств, которые повышают потребность в тироксине, уменьшая всасывание или увеличивая метаболизм. Препараты, которые, как было показано, уменьшают всасывание, включают: 15
- карбонат кальция
- сульфат железа
- мультивитамины
- холестирамин
- фосфатные связующие
- ингибиторов протонной помпы.
Пациенты должны быть проинструктированы принимать тироксин натощак, по крайней мере за полчаса до приема других лекарств (включая кофе эспрессо). 16 Лекарства, которые могут увеличить потребности тироксина, включают: 15
- противозачаточных таблеток
- противоэпилептические препараты (например, карбамазепин, фенитоин)
- некоторые антибиотики (например, рифампицин)
- новые ингибиторы тирозинкиназы (например, иматиниб).
Поглощение
Большая часть изменчивости доз заместительного тироксина между индивидуумами после поправки на массу тела обусловлена различиями в эффективности желудочно-кишечного всасывания.Нарушение всасывания может повлиять на процент поглощенной дозы тироксина и, следовательно, увеличить требуемую дозу. Эти состояния включают шунтирование тонкой кишки, воспалительные заболевания кишечника, целиакию и непереносимость лактозы. Кроме того, было обнаружено, что инфекция Helicobacter pylori и связанный с ней хронический гастрит ухудшают всасывание тироксина. Это может улучшиться при лечении инфекции H. pylori с помощью комбинированной терапии. 15
Постоянные симптомы
Симптомы, совместимые с гипотиреозом, могут иногда сохраняться с уровнем ТТГ в пределах нормы.В некоторых случаях дальнейшая коррекция дозы для достижения уровня ТТГ в нижнем контрольном диапазоне (около 1 мМЕ / л) может обеспечить разрешение симптомов. 17,18 Тем не менее, в контролируемом в Западной Австралии исследовании повышения доз тироксиновой терапии не было выявлено различий в показателях благосостояния или качества жизни между пациентами, достигшими цели ТТГ 0,3, 1,0 или 2,8 мМЕ / л соответственно. , 19 Кроме того, уровни ТТГ <0,4 мМЕ / л были связаны с остеопорозом и мерцательной аритмией у людей старше 60 лет. 20 Постоянные симптомы с низким нормальным уровнем ТТГ должны побуждать к поиску других причин, таких как апноэ во сне, пагубная анемия или депрессия. Если есть явное ухудшение с началом или увеличением тироксина, следует рассмотреть сопутствующую болезнь Аддисона. 11
Левотироксин является предпочтительным способом замены гормона щитовидной железы, и метаанализ 11 рандомизированных исследований с участием более 1000 пациентов не показал очевидных преимуществ комбинированной терапии левотироксином и трийодтиронином (Т3). 21 Высушенные экстракты щитовидной железы или гормонов щитовидной железы, продаваемые как «биоидентичные гормоны», не являются чистым продуктом, не одобренным Управлением терапевтических товаров и имеют ограниченный контроль качества. Поэтому в недавнем заявлении о позиции Эндокринного общества Австралии был сделан вывод о том, что «в целом обезвоженный гормон щитовидной железы или экстракт щитовидной железы комбинации гормонов щитовидной железы или трийодтиронина не должны использоваться в качестве заместительной терапии щитовидной железы». 22
Беременность и гипотиреоз
Если противопоказано, йодные добавки должны назначаться регулярно женщинам, планирующим беременность.Национальный совет по здравоохранению и медицинским исследованиям рекомендует йодную добавку по 150 мкг каждый день. 23 Функция щитовидной железы матери во время беременности изменяется в ответ на повышенные метаболические потребности и наличие плода. Кроме того, тиреотропная активность β-ХГЧ приводит к снижению ТТГ в первом триместре. Для отражения этой адаптации рекомендуются триместровые специфические эталонные интервалы для тестов функции щитовидной железы. 25 Если лабораторные эталонные диапазоны отсутствуют, Американская ассоциация щитовидной железы предоставила следующие диапазоны: 24
- первый триместр 0.1–2,5 мМЕ / л
- второй триместр 0,2–3,0 мМЕ / л
- третий триместр 0,3–3,0 мМЕ / л.
В целом, требуется участие специалиста для лечения повышенных уровней ТТГ с 4-недельным мониторингом функции щитовидной железы до 20-недельного гестации, с последующим менее частым мониторингом. 24 Ключевые особенности лечения гипотиреоза / повышенных уровней ТТГ во время беременности суммированы в Таблица 4 . Нет четких доказательств того, чтобы рекомендовать популяционный скрининг ТТГ беременных или женщин, желающих забеременеть, при отсутствии внушающих симптомов или факторов риска заболевания щитовидной железы. 24
| Определение | Концерн | Рекомендуемое действие 24 | |
|---|---|---|---|
| Открытый гипотиреоз (ОН) (распространенность 0,3–0,5%) | ТТГ> 2,5 с низким Т4 или ТТГ> 10 независимо от уровня Т4 | Непротиворечивые данные о том, что ОХ связан с неблагоприятными исходами беременности 29,30 и нарушением нейрокогнитивного развития плода 31 | Рекомендуется лечение ОН левотироксином.Цель состоит в том, чтобы нормализовать материнские сывороточные значения ТТГ в пределах эталонного диапазона беременности, характерного для триместра. Начало тироксина в ожидании обзора специалиста обычно уместно (например, 50–100 мкг / день) |
| Субклинический гипотиреоз (SCH) (Распространенность 2–2,5%) | ТТГ от 2,5 до 10 с нормальным уровнем Т4 | Доказательства изменчивы в отношении влияния SCH на беременность и плод. На этом этапе связанный с этим акушерский осложнение был продемонстрирован более четко, чем риск нейрокогнитивных нарушений у плода.Кроме того, позитивность TPO Ab сама по себе может быть связана с выкидышем плода, и вмешательство левотироксона у женщин с положительным результатом на TPO с SCH может быть полезным 32 | Варианты включают лечение левотироксином для нормализации уровня ТТГ в материнской сыворотке или 4-недельный мониторинг ТТГ. Получение уровней АТ ТП в ожидании обзора специалиста |
| Известная история гипотиреоза | История гипотиреоза по тироксину до беременности | Нормальное саморегуляторное увеличение эндогенного T4, особенно в течение первого триместра, не достигается дисфункцией щитовидной железы 33 | Регулировка левотироксина должна быть сделана, как только беременность подтверждена Цель нормализации уровня ТТГ (т.е.ТТГ <2,5) путем увеличения левотироксина на две дополнительные таблетки еженедельно или на 25–30% и мониторинга функционального теста щитовидной железы 4 еженедельно Эта корректировка также может быть сделана в качестве предварительного мнения у женщин, планирующих беременность |
Субклинический гипотиреоз у небеременных взрослых
Субклинический гипотиреоз определяется как постоянно повышенный уровень ТТГ в сыворотке с уровнями гормонов щитовидной железы в контрольном диапазоне. Эта модель тестов функции щитовидной железы вызвала значительные противоречия в отношении клинической значимости и оптимального режима лечения. 26
Субклинический гипотиреоз выявляется у 4–8% населения в целом и у 15–18% женщин в возрасте старше 60 лет. 27 Приблизительно у 4–18% пациентов прогрессирует явный гипотиреоз каждый год с повышенным риском со следующими факторами: 10
- наличие антител против щитовидной железы (увеличение риска в два раза)
- наличие зоба
- более выраженный TSH высота
- история радиационной абляционной терапии, наружной лучевой терапии и хронической терапии литием.
Спор
Значение и, следовательно, преимущества лечения субклинического гипотиреоза остается спорным. Потенциальные риски не лечения субклинического гипотиреоза включают прогрессирование в явный гипотиреоз, сердечно-сосудистые эффекты, дислипидемию и нейропсихиатрические эффекты. 7,8,27 Недавний Кокрановский обзор 27 показал, что тироксин в сравнении с отсутствием лечения субклинического гипотиреоза не улучшал общую выживаемость, сердечно-сосудистую заболеваемость, качество жизни, связанное со здоровьем, или симптомы, приписываемые субклиническому гипотиреозу.Тем не менее, были некоторые данные, свидетельствующие о том, что замена тироксина улучшила суррогатные маркеры сердечно-сосудистых заболеваний, таких как липидный профиль, сосудистая совместимость и функция левого желудочка.
Рекомендуемое управление
Левотироксиновую терапию обычно рекомендуют в тех случаях, когда уровень ТТГ в сыворотке превышает 10 мМЕ / л.7, если ТТГ постоянно находится в интервале от 5 до 10 мМЕ / л, а пациент симптоматичен, целесообразно провести 3–6-месячное испытание замены левотироксина. Лечение может быть продолжено при наличии симптоматической пользы. 28
Если ТТГ находится в диапазоне 5–10 мМЕ / л и имеется присутствие антител против ТРО или зоба, альтернативой тироксиновой терапии могут быть ежегодные тесты функции щитовидной железы для раннего выявления прогрессирования к явному гипотиреозу. В противоположность этому, если у пациента отрицательное антителоидное антитело, трехгодичные тесты функции щитовидной железы считаются достаточными. 28 Алгоритм ведения субклинического гипотиреоза у небеременных взрослых показан в Рисунок 2 .
Там, где начинается лечение, можно использовать начальную дозу левотироксина 25–50 мкг / день с целевым уровнем ТТГ от 1,0 до 3,0 мМЕ / л. Уровень ТТГ следует измерять через 6–8 недель после начала терапии, а ежегодные обзоры следует проводить после стабилизации уровня ТТГ. 6
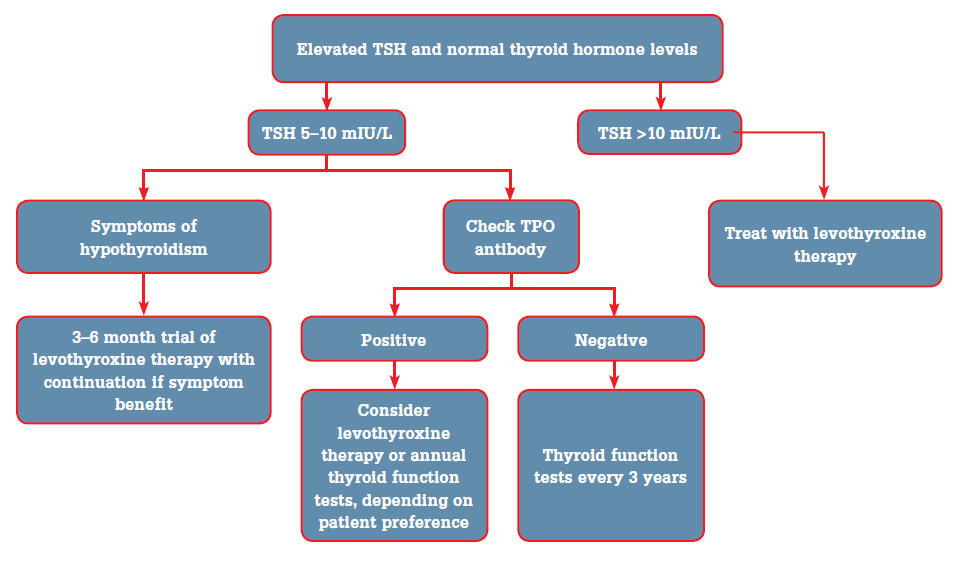
Рисунок 2. Алгоритм управления субклиническим гипотиреозом у небеременных взрослых. Адаптировано из Vaidya B, Pearce SHS. Управление гипотиреоз у взрослых. BMJ 2008; 337: 284–9.
Ключевые точки
- Дефицит йода является наиболее распространенной причиной гипотиреоза во всем мире. Аутоиммунный хронический лимфоцитарный тиреоидит является наиболее распространенной этиологией в странах с высоким содержанием йода, таких как Австралия.
- Первоначальный скрининг для пациентов с подозрением на гипотиреоз проводится путем измерения уровня ТТГ.
- Анализ положительных антител к пероксидазе щитовидной железы подтверждает причину аутоиммунного тиреоидита.
- УЗИ щитовидной железы показано только для оценки подозрительных структурных аномалий щитовидной железы (т.е.ощутимые узлы щитовидной железы).
- Лечение проводится с заменой тироксина (1,6 мкг / кг сухой массы тела в день).
- Плохой ответ на лечение может указывать на плохое соблюдение, лекарственные взаимодействия или нарушение всасывания.
- Замена тироксина может быть полезна в некоторых случаях повышенного уровня ТТГ, связанного с нормальным уровнем гормонов щитовидной железы, однако это остается спорным.
- Если противопоказано, йодных добавок следует назначать регулярно женщинам, планирующим беременность.
Ресурсы
- Thyroid Disease Manager — это онлайн, регулярно обновляемый ресурс, который включает главы по всем аспектам заболеваний щитовидной железы от патофизиологии до управления: www.thyroidmanager.org
- Американская ассоциация щитовидной железы предоставляет медицинские и медицинские ресурсы в дополнение к учебным брошюрам и программам для пациентов: www.thyroid.org
- Заявление о позиции Эндокринного общества Австралии в отношении высушенной щитовидной железы или ее экстракта: www.endocrinesociety.org.au
Конфликт интересов: не объявлен.
Список литературы
- Canaris GJ, Manowitz NR, Mayor G, Ridgway EC. Исследование распространенности заболеваний щитовидной железы в Колорадо. Arch Intern Med 2000; 28: 526–34.
- Vanderpump MP, Tunbridge WM, French JM, et al. Частота возникновения заболеваний щитовидной железы в обществе: двадцатилетний обзор исследования Уикхема. Clin Endocrinol (Oxf) 1995; 43: 55–68.
- O’Leary PC, Feddema PH, Valdo PM, et al.Исследования гормонов щитовидной железы и антител на основе обследования здоровья населения: исследование щитовидной железы в Басселтоне. Clin Endocrinol 2006; 64: 97–104.
- Андерссон М., Таккуш Б., Эгли I, Аллен Х.Е., де Бенуа Б. Текущий глобальный статус йода и прогресс за последнее десятилетие в направлении ликвидации йододефицита. Bull World Health Organ 2005; 83: 518.
- Topliss DJ, Creswell JE. Диагностика и лечение гипертиреоза и гипотиреоза. Med J Aust 2004; 180: 186–93.
- Вайдья Б, Пирс ШС. Управление гипотиреоз у взрослых. BMJ 2008; 337: 284–9.
- Американская ассоциация клинических эндокринологов. Комитет по руководству по щитовидной железе. Медицинское руководство AACE по клинической практике для оценки и лечения гипертиреоза и гипотиреоза. Endocr Pract 2002; 8: 457–69.
- Stockigt J. Заболевания щитовидной железы. Австралийский доктор, 4 февраля 2005 г .; 21–8.
- Preedy VR, Burrow GN, Watson RR, редакторы. Йод: пищевой, биохимический, патологический и терапевтический аспекты.Оксфорд: Elsevier, 2009.
- Devdhar M, Ousman YH, Burman KD. Гипотиреоз. Endocrinol Metab Clin N Am 2007; 36: 595–615.
- Murray JS, Jayarajasingh R, Perros P. Ухудшение симптомов после начала замены гормонов щитовидной железы. BMJ 2001; 323: 332.
- Fish LH, Schwartz HL, Cavanaugh J, Steffes MW, Bangle JP, Oppenheimer JH. Заместительная доза, метаболизм и биодоступность левотироксина при лечении гипотиреоза: роль трийодтиронина в гипофизарной обратной связи у людей.N Engl J Med 1987; 316: 764–70.
- Рехман Х.У., Баджва Т.А. Недавно диагностированный гипотиреоз. BMJ 2004; 329: 1271.
- Morris JC. Как вы подходите к проблеме повышения ТТГ у пациента, получающего высокодозную заместительную терапию гормонами щитовидной железы? Clin Endocrinol 2009; 70: 671–3.
- Liwanpo L, Hershman JM. Условия и лекарственные средства, препятствующие всасыванию тироксина. Best Pract Res Clin Endocrinol Metab 2009; 23: 781–92.
- Benvenga S, Bartolene L, Pappalardo MA, et al.Изменено всасывание L-тироксина в кишечнике, вызванное кофе. Щитовидная железа 2008; 18: 293–301.
- Hollowell JG, Staehling NW, Flanders WD, et al. Сывороточные TSH, T4 и антитела щитовидной железы в населении США (1988-1994): Национальное обследование здоровья и питания (NHANES III). J Clin Endocrinol Metab 2002; 87: 486–8.
- Saravanan P, Visser TJ, Dayan CM. Психологическое благополучие коррелирует со свободным уровнем тироксина, но не свободным уровнем 3,5,3′-трийодтиронина у пациентов, получающих гормональную замену щитовидной железы.J Clin Endocrinol Metab 2006; 91: 3389.
- Walsh JP, Ward LC, Burke V, et al. Небольшие изменения в дозировке тироксина не приводят к измеримым изменениям симптомов гипотиреоза, самочувствия или качества жизни: результаты двойного слепого рандомизированного клинического исследования. J Clin Endocrinol Metab 2006; 91: 2624-30.
- Уззан Б, Кампос Дж, Кучерат М, Нони П, Буассель Дж. Влияние на костную массу при длительном лечении гормонами щитовидной железы: метаанализ. J Clin Endocrinol Metab 1996; 81: 4278–89.
- Грозинский-Глазберг С., Фрейзер А., Нашони Е., Вейцман А., Лейбовичи Л. Комбинированная терапия тироксином и трийодтиронином в сравнении с монотерапией тироксином для клинического гипотиреоза: метаанализ рандомизированных контролируемых исследований. J Clin Endocrinol Metab 2006; 91: 2592–9.
- Ebeling PR. Заявление ESA о высушенной щитовидной железе или экстракте щитовидной железы. 2011.
- Публичное заявление: добавки йода для беременных и кормящих женщин. Национальный совет по здравоохранению и медицинским исследованиям.Январь 2010 года.
- Стагнаро-Грин А., Абалович М., Александр Е. и др. Рекомендации Американской ассоциации щитовидной железы по диагностике и лечению заболеваний щитовидной железы во время беременности и в послеродовом периоде. Щитовидная железа 2011; 21: 1081–125.
- де Эскобар GM, Ares S, Бербель P, Обрегон MJ, дель Рей FE. Изменяющаяся роль материнского гормона щитовидной железы в развитии мозга плода. Semin Perinatol 2008; 32: 380–6.
- Пинчера А. Субклиническое заболевание щитовидной железы: лечить или не лечить? Щитовидная железа 2005; 15: 1–2.
- Villar HCCE, Saconato H, Valente O, Atallah AN. Замена гормонов щитовидной железы при субклиническом гипотиреозе. Кокрановская база данных Systc Revs 2009; 1.
- Vanderpump MPJ. Как мы должны вести пациентов с умеренно повышенными концентрациями тиреотропина в сыворотке? Clin Endocrinol 2010; 72: 436-40.
- Allan WC, Haddow JE, Palomaki GE, et al. Материнская недостаточность щитовидной железы и осложнения беременности: значение для скрининга населения. J Med Screen 2000; 7: 127–30.
- Абалович М., Гутьеррес С., Алькарас Г., Маккаллини Г., Гарсия А., Левалле О. Явный и субклинический гипотиреоз, осложняющий беременность. Щитовидная железа 2002; 12: 63–8.
- Haddow JE, Palomaki GE, Allan WC, et al. Материнская недостаточность щитовидной железы при беременности и последующее нейропсихологическое развитие ребенка. N Engl J Med 1999; 341: 549–55.
- Negro R, Schwartz A, Gismondi R, Tinelli A, Mangieri T, Stagnaro-Green A. Универсальный скрининг в сравнении с выявлением случаев для выявления и лечения гормональной дисфункции щитовидной железы во время беременности.J Clin Endocrinol Metab 2010; 95: 1699–707.
- Александр EK, Marqusee E, Лоуренс J, Jarolim P, Фишер Г.А., Ларсен PR. Время и величина увеличения потребности в левотироксине во время беременности у женщин с гипотиреозом. N Engl J Med 2004; 351: 241–9.
Переписка [email protected]
Открытие или сохранение файлов
Файлы на сайте могут быть открыты или загружены и сохранены на вашем компьютере или устройстве.
Чтобы открыть, нажмите на ссылку, ваш компьютер или устройство попытается открыть файл с помощью совместимого программного обеспечения.
Чтобы сохранить файл, щелкните правой кнопкой мыши или выберите нужную ссылку и выберите «Сохранить как …». Следуйте инструкциям, чтобы выбрать место.
Типы файлов
PDF Большинство документов на веб-сайте RACGP представлены в формате Portable Document Format (PDF). Эти файлы будут иметь «PDF» в скобках вместе с размером загружаемого файла. Для открытия файла PDF вам потребуется совместимое программное обеспечение, такое как Adobe Reader.Если у вас его нет, вы можете скачать Adobe Reader бесплатно.
DOC Некоторые документы на этом сайте представлены в формате Microsoft Word. Они будут иметь «DOC» в скобках вместе с размером файла загрузки. Для просмотра этих документов вам понадобится программное обеспечение, которое может читать в формате Microsoft Word. Если у вас ничего нет, вы можете скачать MS Word Viewer бесплатно.
MP3 Большинство веб-браузеров воспроизводят аудио MP3 в браузере
,
