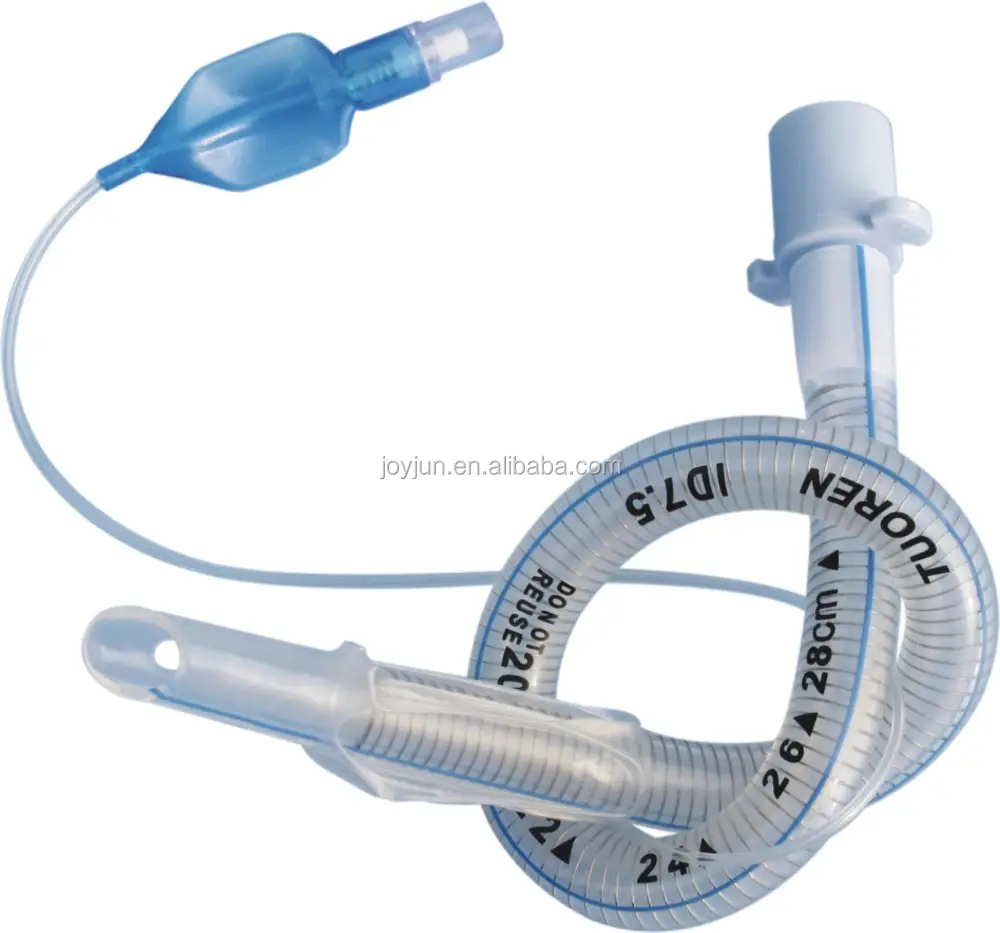
Трубка эндотрахеальная (интубационная) TRO-PULMOFLOW с манжетой и без манжеты: Vogt Medical
Трубка эндотрахеальная (интубационная) предназначена для интубации трахеи с целью проведения ИВЛ (искусственной вентиляции легких), подачи кислородно-воздушной смеси или ингаляционного анестетика. Трубки малого размера (внутр. Ø 2,0-4,5) с манжетой применяются для возможности более длительной интубации у детей.
— трубка эндотрахеальная (интубационная), изготовлена из прозрачного термопластичного поливинилхлорида (ПВХ), который: сохраняет необходимый изгиб для легкой интубации, при этом на трубке не возникает излом; обеспечивает индивидуальное анатомическое соответствие трубки верхним дыхательным путям пациента.
— удобная маркировка трубки: рентгеноконтрастная полоса по всей длине облегчает определение положения трубки в дыхательных путях; нанесены деления в сантиметрах для определения глубины интубации; четко обозначенный и легко читаемый размер внутреннего диаметра трубки в миллиметрах.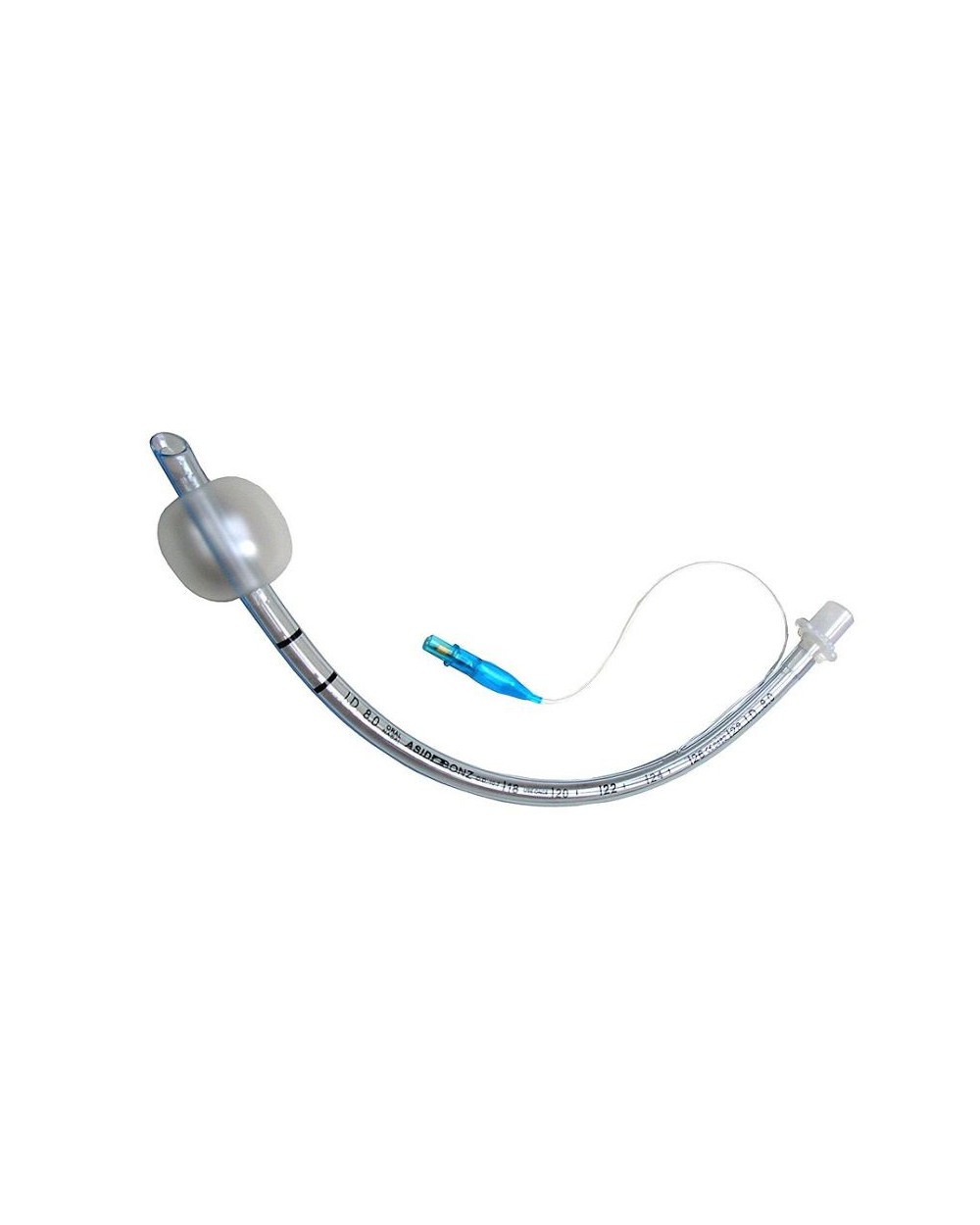
— широкий ассортимент трубок: диаметр 3,0-10,0 мм с манжетой / 2,0-10,0 мм без манжеты позволяет подобрать трубку индивидуально в зависимости от анатомических особенностей пациента и клинической ситуации (манжета защищает от попадания желудочного содержимого в легкие, применение трубки без манжеты снижает риск аллергической реакции и механического раздражения).
— наличие высокочувствительного контрольного (пилотного) баллона с клапаном Luer и Luer-Lock соединения, позволяет определять степень раздувания манжеты в динамике.
— трубка эндотрахеальная (интубационная) имеет дополнительное отверстие на дистальном конце (глазок Мерфи), расположенное под специальным углом, что сохраняет подачу воздушной смеси в случае обтурации дистального конца трубки слизью, мокротой или при упирании дистального конца в стенку трахеи.
— закругленный дистальный конец, который имеет трубка эндотрахеальная (интубационная) TRO-PULMOFLOW, защищает от механического повреждения тканей и обеспечивает безопасность пациента.
Размеры: вн.д.: трубка эндотрахеальная (интубационная) 3,0-10,0 мм с манжетой / 2,0-10,0 мм без манжеты
Характеристики:
— качество: CE
— стерилизация: оксидом этилена.
— срок годности: 5 лет.
— упаковка: индивидуальная, стерильная блистерная.
— тип: Мерфи (1 глазок), назальный/оральный
| Трубка эндотрахеальная | Кол-во в упаковке, шт. | Кол-во в коробке, шт. |
| TRO-PULMOFLOW без манжеты 2,0-10мм | 10 | 100 |
| TRO-PULMOFLOW с манжетой низ. давления 3,0-10мм | 10 | 100 |
Эндобронхиальная интубационная трубка левая | раздельная интубация | Medtronic
Эндобронхиальные трубки применяют в анестезиологии и интенсивной терапии в случаях, когда необходимо проведение раздельной независимой вентиляции легких.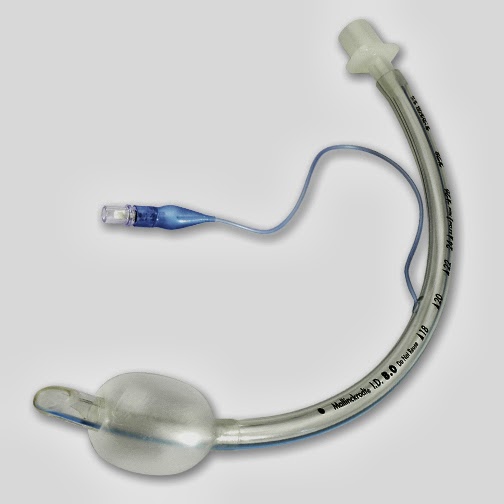 Например, во время пневмонэктомии или резекции легкого, при операциях на пищеводе, грудном отделе позвоночника, при некоторых кардиохирургических вмешательствах.
Например, во время пневмонэктомии или резекции легкого, при операциях на пищеводе, грудном отделе позвоночника, при некоторых кардиохирургических вмешательствах.
Наибольшую популярность приобрели эндобронхиальные трубки типа Роберт-Шоу (правые и левые), т.к. они удобны в использовании, обеспечивают прекрасную изоляцию, независимую вентиляцию и эффективную санацию легких.
Эндобронхиальная трубка Bronco-Cath™ левая с трахеальной манжетой из ПВХ предназначена для краткосрочной интубации левого главного бронха и раздельной вентиляции легких типа Роберт Шоу.
Производитель: Ковидиен Ллс (США).
Размеры по внутреннему диаметру: 4,8-5,4 (мм).
Назначение: взрослые.
Особенности и преимущества:
• Трахеальная и бронхиальная манжеты низкого давления для минимальной травматизации слизистой.
• Специальная конструкция бронхиальной манжеты позволяет правильно установить дистальный конец трубки при интубации с помощью фибробронхоскопа.
• Бронхиальная манжета синего цвета помогает идентифицировать дистальный конец трубки, когда для коррекции положения трубки используется фибробронхоскоп.
• Изготовленная из термопластичного ПВХ трубка после установки принимает форму дыхательных путей пациента, уменьшая давление на слизистую.
• Слегка изогнутый атравматичный кончик трубки оптимизирует размещение трубки в левом главном бронхе.
• Отсутствие латекса снижает риск развития аллергических реакций.
• Рентгенпозитивные метки на дистальном конце трубки, рядом с боковым просветом, над бронхиальной манжетой и рядом с трахеальным просветом обеспечивают контроль над положением трубки.
• Набор аксессуаров включает в себя два коннектора Opti-port™, 2 аспирационных катетера Gentle-Flo™, один Y- образный коннектор.
• К поставке предлагается вариант трубки типа Карленса с рентгенпозитивным крючком, который должен фиксировать положение трубки относительно карины.
Все трубки поставляются в стерильной упаковке и предназначены для однократного использования.
Дополнительная информация
Эндотрахеальные трубки
ВАП (вентилятор-ассоциированная пневмония)
Напрямую влияет на длительность механической вентиляции, увеличение срока пребывания пациента в палате интенсивной терапии и клинике в целом, а также на увеличение издержек.
Одной из реальных задач клиник и врачей сегодня является имплементация стратегий и решений в области сокращения ВАП.
Опубликованные рекомендации
Один из основных пунктов, входящий в большинство современных рекомендаций по сокращению микроаспирации, — континуальная аспирация субглоточного секрета.1-7
1. American Thoracic Society, Infectious Diseases Society of America. Guidelines for the management of adults with hospital-acquired, ventilator-associated, and healthcare-associated pneumonia. Am J Respir Crit Care Med. 2005;171(4):388-416.
2. Guidelines for preventing health-care-associated pneumonia, 2003 recommendations of the CDC and the Healthcare Infection Control Practices Advisory Committee. Respir Care. 2004;49(8):926-939.
3. Dodek P, Keenan S, Cook D, et al; Canadian Critical Care Trials Group; Canadian Critical Care Society. Evidence-based clinical practice guideline for the prevention of ventilator-associated pneumonia. Ann Intern Med. 2004;141(4):305-313.
Ann Intern Med. 2004;141(4):305-313.
4. Shojania KG, Duncan BW, McDonald KM, Wachter RM, Markowitz AJ. Making health care safer: a critical analysis of patient safety practices. Evid Rep Technol Assess (Summ). 2001;(43):i-x, 1-668.
5. Prevent Ventilator-Associated Pneumonia. Institute for Healthcare Improvement. 100,000 Lives Campaign. Available at:http://www.ihi.org/topics/VAP/Pages/default.aspx.
6. American Association of Critical Care Nurses. Practice Alert: Ventilator Associated Pneumonia. January 2008. http://www.aacn.org/clinical-resources/practice-alerts/ventilator-associated-pneumonia-vap.
7. Safer Healthcare Now! Campaign April 2009 How-to Guide: Prevention of VAP. Available at: http://www.patientsafetyinstitute.ca/en/Topic/Pages/Ventilator-Associated-Pneumonia-(VAP).aspx?k=Ventilator-Associated%20Pneumonia%20(VAP) . Accessed October 21, 2013
Эндотрахеальная (интубационная) трубка с/без манжеты
Данного товара нет в наличии. Оставьте заявку — мы обязательно перезвоним вам и предложим альтернативную продукцию
Назначение
Для проведения ИВЛ.
Особенности
- Цвето-маркированный коннектор — 15мм коннектор позволяет легко и быстро подобрать аспирационный катетер требуемого размера.
- Манжета, большой объем / низкое давление (БОНД). Мягкая тонкостенная манжета обеспечивает большую площадь контакта с трахеей, что позволяет эффективно поддерживать герметичность дыхательных путей при низком давлении в манжете и сводит к минимуму риск повреждения нежной слизистой трахеи.
- Неперекручивающаяся термочувствительная трубка — изготовлена из термопластичного материала, поэтому размягчается при температуре человеческого тела, повторяя анатомию дыхательных путей.
- Нерастрескивающаяся рентгеноконтрастная полоса. Защищает эндотрахеальную трубку от растрескивания в случаях, когда трубку необходимо укоротить до требуемой длины и повторно вставить в нее коннектор. Рентгеноконтрастный материал позволяет четко определять положение кончика трубки в трахее.
- Боковой глазок Мерфи — дополнительное гладкое боковое отверстие на конце трубки обеспечивает атравматичную интубацию и экстубацию.

- Особым образом закругленный ( «Bull nose“) гладкий дистальный конец трубки — обеспечивает атравматичную интубацию. Благодаря короткому концу уменьшается вероятность контакта со слизистой оболочкой трахеи и увеличивается расстояние до карины.
- Двойная маркировка глубины интубации — при ларингоскопии во время интубации две круговые метки помогают контролировать глубину введения трубки в трахею.
- Контрольный баллон с указанием размера трубки и номером лота производителя. Наполненный балон позволяет визуально контролировать состояние манжеты эндотрахеальной трубки.
- Коннектор с упором шестереночного типа, позволяющий безопасно отсоединить коннектор от трубки.
Спецификация
- Поливинилхлорид мед.назначения.
- Индивидуальная упаковка.
- Стерелизовано оксидом этилена.
| Код | Внутренний диаметр трубки, мм | Упаковка Минимальная / Максимальная, шт. |
|---|---|---|
| Трубки без манжеты с боковым глазком Мерфи | ||
| 611 30020 | 2. 0 0 | 10/100 |
| 611 30025 | 2.5 | 10/100 |
| 611 30030 | 3.0 | 10/100 |
| 611 30035 | 3.5 | 10/100 |
| 611 30040 | 4.0 | 10/100 |
| 611 30045 | 4.5 | 10/100 |
| 611 30050 | 5.0 | 10/100 |
| Трубки с манжетой — Большой Объем / Низкое Давление с боковым глазком Мерфи | ||
| 611 10050 | 5.0 | 10/100 |
| 611 10055 | 5.5 | 10/100 |
| 611 10060 | 6.0 | 10/100 |
| 611 10065 | 6.5 | 10/100 |
| 611 10070 | 7.0 | 10/100 |
| 611 10075 | 7.5 | 10/100 |
| 611 10080 | 8.0 | 10/100 |
| 611 10085 | 8.5 | 10/100 |
| 611 10090 | 9.0 | 10/100 |
| 611 10095 | 9. 5 5 | 10/100 |
| 611 10100 | 10.0 | 10/100 |
Применение бронхоблокаторов для обеспечения раздельной искусственной вентиляции легких при торакальных операциях
В.Е. Груздев, Е.С. Горобец, Е.О. Кочковая
ФГБУ «РОНЦ им. Н.Н. Блохина» МЗ РФ, Москва, Россия
Для корреспонденции: Груздев Вадим Евгеньевич — к.м.н., старший научный сотрудник отдела анестезиологии и реанимации НИИ КО ФГБУ «РОНЦ им. Н.Н. Блохина» МЗ РФ, Москва, Россия; e-mail: [email protected]
Для цитирования: Груздев В.Е., Горобец Е.С., Кочковая Е.О. Применение бронхоблокаторов для обеспечения раздельной искусственной вентиляции легких при торакальных операциях. Вестник интенсивной терапии. 2017;2:37–42.
Успехи в области комбинированного лечения онкологических заболеваний челюстно-лицевой локализации привели к значимому увеличению продолжительности жизни и, как следствие, увеличению частоты отдаленных метастазов в легкие, что, как правило, требует их хирургического удаления. Как известно, для выполнения операций в грудной полости часто требуется временное отключение оперируемого легкого и проведение однолегочной ИВЛ. Ранее для достижения этой цели почти всегда применяли двухпросветные интубационные трубки. Анализ последних научных публикаций убедительно и достоверно показал, что современные бронхоблокаторы обеспечивают безопасное разделение легких в тех случаях, когда однолегочная ИВЛ не удается из-за невозможности установить двухпросветную интубационную трубку. К показаниям для применения бронхоблокаторов относятся деформации челюстно-лицевого скелета, аномальная анатомия трахеобронхиального дерева, морбидное ожирение, наличие трахеостомы. Мы проанализировали 40 успешных случаев применения современных бронхоблокаторов для обеспечения коллапса легкого на стороне операции, оценили их возможности и показали результаты использования бронхоблокаторов при операциях на органах грудной клетки в современной онкохирургии.
Как известно, для выполнения операций в грудной полости часто требуется временное отключение оперируемого легкого и проведение однолегочной ИВЛ. Ранее для достижения этой цели почти всегда применяли двухпросветные интубационные трубки. Анализ последних научных публикаций убедительно и достоверно показал, что современные бронхоблокаторы обеспечивают безопасное разделение легких в тех случаях, когда однолегочная ИВЛ не удается из-за невозможности установить двухпросветную интубационную трубку. К показаниям для применения бронхоблокаторов относятся деформации челюстно-лицевого скелета, аномальная анатомия трахеобронхиального дерева, морбидное ожирение, наличие трахеостомы. Мы проанализировали 40 успешных случаев применения современных бронхоблокаторов для обеспечения коллапса легкого на стороне операции, оценили их возможности и показали результаты использования бронхоблокаторов при операциях на органах грудной клетки в современной онкохирургии.
Ключевые слова: разделение легких, трудная интубация, бронхоблокатор, двухпросветная интубационная трубка, система ETView, EZ-Blocker
Поступила: 27. 02.2017
02.2017
Литература
- The Pastorino U., Buyse M., Friedel G. et al. International Registry of Lung Metastases, Writing Committee. Long-term results of lung metastasectomy: prognostic analyses based on 5206 cases. J. Thorac. Cardiovasc. Surg. 1997; 113(1): 37–49.
- Brodsky J. Lung separation. In: Cohen E. (ed). The Practice of Thoracic Anesthesia. Philadelphia, PA: Lippincott, 1995: 308– 309.
- Jaggar S.I., Mofeez A., Haxby E. Double-lumen tube audit. J. Cardiothorac. Anesth. 2002; 16: 790–791.
- Campos J.H. Lung isolation techniques for patients with difficult Current Opinion in Anaesthesiology. 2010; 23(1): 12–17.
- Campos J.H., Ueda K. Lung Separation in the Morbidly Obese Patient. Hindawi Publishing Corporation Anesthesiology Research and Practice. 2012. Article ID 207598. doi:10.1155/2012/207598.
- Clayton-Smith , Bennett K., Alston R.P. et al. A Comparison of the Efficacy and Adverse Effects of Double-Lumen Endobronchial Tubes and Bronchial Blockers in Thoracic Surgery: A Systematic Review and Meta-analysis of Randomized Controlled Trials.

- Cardiothorac. Vasc. Anesth. 2015; 29(4): 955–966. doi: 10.1053/j.jvca.2014.11.017.
- Knoll H., Ziegeler S., Schreiber J.U. et al. Airway Injuries after One-lung Ventilation: A Comparison between Double-lumen Tube and Endobronchial Blocker. A Randomized, Prospective, Controlled Anesthesiology. 2006; 105: 471–477.
- Rocha A.C., Martins M.G., Silva L.I. et al. Detachment of the carinal hook following endobronchial intubation with a double lumen tube. BMC Anesthesiology. 2011; 11: doi: 10.1186/1471-2253-11-20.
- Cohen E. Back To Blockers? The Continued Search for the Ideal Endobronchial Anesthesiology. 2013; 118: 490–493.
- Brodsky J.B. Clinical separation of the lungs. Ann. Anesth. Reanim, 1992; 11: 178–192.
- Giglio M., Oreste D., Oreste N. Usefulness of ETView TVT endotracheal tube for correct positioning of bronchial blockers in left lobectomy: an easy and safe combination. Minerva Anestesiol. 2009; 75(Suppl.
 1 to No: 7–8): 1–4.
1 to No: 7–8): 1–4. - Levy-Faber D., Malyanker , Nir R.R., Best L.A., Barak M. Comparison of VivaSight double-lumen tube with a conventional double-lumen tube in adult patients undergoing video-assisted thoracoscopic surgery. Anaesthesia. 2015; 70(11): 1259–1263. doi: 10.1111/anae.13177.
- Mourisse J., Liesveld J., Verhagen A. et al. Efficiency, efficacy, and safety of EZ-blocker compared with left-sided double-lumen tube for one-lung ventilation. Anesthesiology. 2013; 118: 550– 561.
- Wiser S.H., Hartigan M. Challenging lung isolation secondary to aberrant tracheo-bronchial anatomy. Anesth. Analg. 2011; 112: 688–692.
- Lee H., Yang H.M., Kim H.C., Bahk J.H., Seo J.H. Transection of a Coopdech bronchial blocker tip during bronchial resection for right upper lobectomy: a case report. Korean J. Anesthesiol. 2015; 68(3): 287–291.
- RomanaE.F., Battafaranob R.J., Grigorec A.M. Anesthesia for tracheal reconstruction and transplantation.
 Curr. Opin. Anaesthesiol. 2013; 26(1): 1–5.
Curr. Opin. Anaesthesiol. 2013; 26(1): 1–5. - Ng J.M. Hypoxemia during one-lung ventilation: jet ventilation of the middle and lower lobes during right upper lobe sleeve resection. Analg. 2005; 101(5): 1554–1555.
- Hess D.R., Gillette M.A. Tracheal gas insufflation and related techniques to introduce gas flow to the trachea. Respir. Care. 2001; 46(2): 119–129.
- Murakami S., Watanabe , Kobayashi H. High frequency jet ventilation in tracheobronchoplasty. An experimental study. Scand. J. Thorac. Cardiovasc. Surg. 1994; 28(1): 31–36.
- Heitz W., Shum P.P., Grunwald Z. Use of a tracheoscopic ven- tilation tube for endotracheal intubation in the difficult airway. J. Clin. Anesth. 2011; 23: 403–406.
- Груздев В.Е., Горобец Е.С. Периоперационная эпидуральная анальгезия при операциях на легких у больных с низкими функциональными резервами дыхания. Анестезиология и реаниматология. 2015; 60(6): 43–46. [Gruzdev V.
 E., Gorobets E.S. Perioperative epidural analgesia in lung surgery in low functional respiratory reserve patioents. Anesteziologiya i reanimatologiya. 2015; 60(6): 43–46. (In Russ)]
E., Gorobets E.S. Perioperative epidural analgesia in lung surgery in low functional respiratory reserve patioents. Anesteziologiya i reanimatologiya. 2015; 60(6): 43–46. (In Russ)]
Трубки эндотрахеальные — Компания Ким
Главная \ Изделия медицинские одноразовые \ Трубки эндотрахеальные
Интубация трахеи
представляет собой процедуру введения особой эндотрахеальной трубки в гортань или трахею при их сужениях, грозящих удушьем человеку, при проведении интенсивной терапии, реанимационных мероприятий, для анестезиологического обеспечения. Интубация трахеи является потенциально инвазивной процедурой, которая требует большого клинического воздуха.
Эндотрахеальная трубка из термопластичного материала вводится в трахею для защиты дыхательных путей и представляет собой одно их средств для проведения механической вентилляции легких.
- Наиболее распростарненной является оротрахеальная интубация, когда с помощью ларингоскопа, эндотрахеальная трубка проходит через полость рта, гортань и между голосовыми связками вводится в трахею.
 Затем манжета, находящаяся вблизи дистального конца трубки, раздувается воздухом, чтобы обеспечить правильное расположение трубки и защитить дыхательные пути от крови, рвоты и различных выделений.
Затем манжета, находящаяся вблизи дистального конца трубки, раздувается воздухом, чтобы обеспечить правильное расположение трубки и защитить дыхательные пути от крови, рвоты и различных выделений. - Еще одна методика заключается в назотрахеальной интубации, в этом случае эндотрахеальная трубка проходит через нос, гортань, голосовые связки в полость трахеи.
Трубка эндотрахеальная
изготовлена из термопластичного инертного материала, который пластифицируясь, оказывает минимальное воздействие на слизистую оболочку. Просвет эндотрахеальных трубок устойчив к слипанию при пергибах и перекручиванию.
- Имеет рентгеноконтрастную полосу, которая облегчает определение положения эндотрахеальной трубки в дыхательных путях, нанесение делений на трубке позволяет определять глубину интубации.
- Прозрачность материала, из которого изготовлена трубка, позволяет визуально отслеживать процесс интубации — дыхание пациента, образование конденсата.
- Гладкий дистальный конец обеспечивает трубки обеспечивает атравмвтичность интубации.

- Коннектор имеет цветовую кодировку в соответствии с размером.
- Трубка имеет на дополнительное отверстие на дистальном конце (глазок Мерфи), расположенное под специальным углом, что сохраняет подачу воздушной смеси в случае обтурации дистального конца трубки слизью, мокротой или в случае, когда дистальный конец уперся в стенку трахеи.
Трубка эндотрахеальная без манжеты I.D. 2,0-10,0мм — 38,00
Alba Healthcare, США
Трубка эндотрахеальная с манжетой I.D. 3,0-10,0мм — 40,00
Alba Healthcare, США
- I.D. — внутренний диаметр тубки в мм
НОВЫЕ ВОЗМОЖНОСТИ РАЗДЕЛЬНОЙ ИНТУБАЦИИ ПРИ ТОРАКАЛЬНЫХ ОПЕРАЦИЯХ У ПАЦИЕНТОВ С ИЗМЕНЕННОЙ ТРАХЕОБРОНХИАЛЬНОЙ АНАТОМИЕЙ | Груздев
1. Груздев В. Е., Горобец Е. С., Кочковая Е. О. Применение бронхоблокаторов для обеспечения раздельной искусственной вентиляции легких при торакальных операциях // Вестн. интенсивной терапии. ‒ 2017. ‒ № 2. ‒ С. 37‒42.
интенсивной терапии. ‒ 2017. ‒ № 2. ‒ С. 37‒42.
2. Brodsky J. Lung separation, in Cohen E (ed): The practice of thoracic anesthesia. Philadelphia, PA, Lippincott. ‒ 1995. ‒ P. 308‒309.
3. Campos J. H. Lung isolation techniques for patients with difficult airway // Current Opinion in Anaesthesiology. ‒ 2010. ‒ Vol. 23, № 1. ‒ P. 12–17.
4. Campos J. H., Ueda K. Lung separation in the morbidly obese patient // Hindawi Publishing Corporation Anesthesiology Research and Practice. ‒ 2012. ‒ http://dx.doi.org/10.1155/2012/207598.
5. Clayton-Smith A., Bennett K., Alston R. P. et al. A Comparison of the efficacy and adverse effects of double-lumen endobronchial tubes and bronchial blockers in thoracic surgery: a systematic review and meta-analysis of randomized con‒ trolled trials // J. Cardiothorac. Vasc. Anesth. ‒ 2015. ‒ Vol. 29, № 4. ‒ P. 955‒966.
Cardiothorac. Vasc. Anesth. ‒ 2015. ‒ Vol. 29, № 4. ‒ P. 955‒966.
6. Jaggar S. I., Mofeez A., Haxby E. Double-lumen tube audit // J. Cardiothorac. Vasc. Anesth. ‒ 2002. ‒ Vol. 16. ‒ P. 790–791.
7. Knoll H., Ziegeler S., Schreiber J. U. et al. Airway injuries after one-lung ventilation: a comparison between double-lumen tube and endobronchial blocker. A randomized, prospective, controlled trial // Anesthesiology. ‒ 2006. ‒ Vol. 105. ‒ P. 471–477.
8. Levy-Faber D., Malyanker Y., Nir R.-R. et al. Comparison of VivaSight double-lumen tube with a conventional double-lumen tube in adult patients undergoing video-assisted thoracoscopic surgery // Anaesthesia. ‒ 2015. ‒ Vol. 70, № 11. ‒ P. 1259‒1263.
9. Rocha A. C., Martins M. G., Silva L. I. et al. Detachment of the carinal hook following endobronchial intubation with a double lumen tube // BMC Anesthesiology. ‒ 2011. ‒ http://paperity.org/p/56711915/detachment-of-thecarinal-hook-following-endobronchial-intubation-with-a-double-lumen.
Rocha A. C., Martins M. G., Silva L. I. et al. Detachment of the carinal hook following endobronchial intubation with a double lumen tube // BMC Anesthesiology. ‒ 2011. ‒ http://paperity.org/p/56711915/detachment-of-thecarinal-hook-following-endobronchial-intubation-with-a-double-lumen.
10. Saracoglu A., Saracoglu K. T. VivaSight: a new era in the evolution of tracheal tubes // J. Clin. Anesthesia. ‒ 2016. ‒ Vol. 33. ‒ P. 442–449.
11. Schuepbach R., Grande B., Camen G. et al. Intubation with VivaSight or conventional left-sided double-lumen tubes: a randomized trial // Can. J. Anesth. ‒ 2015. ‒ Vol. 62. ‒ P. 762–769.
Эндотрахеальная трубка: назначение, процедура и осложнения
Эндотрахеальная трубка — это гибкая пластиковая трубка, которая вводится через рот в трахею (трахею), чтобы помочь пациенту дышать. Затем эндотрахеальная трубка подключается к вентилятору, который доставляет кислород в легкие. Процесс введения трубки называется эндотрахеальной интубацией.
Затем эндотрахеальная трубка подключается к вентилятору, который доставляет кислород в легкие. Процесс введения трубки называется эндотрахеальной интубацией.
Существует множество причин, по которым может быть установлена эндотрахеальная трубка, в том числе хирургическое вмешательство под общим наркозом, травма или серьезное заболевание.Узнайте о процедуре, потенциальных рисках и осложнениях, а также о том, чего вы можете ожидать.
Сестра Сара / Getty Images
Назначение
Эндотрахеальная трубка устанавливается, когда пациент не может дышать самостоятельно, когда необходимо успокоить и «дать отдых» очень больному человеку или защитить дыхательные пути. Трубка поддерживает проходимость дыхательных путей, позволяя воздуху проходить в легкие и выходить из них.
Использует
Существует ряд показаний к установке интубационной трубки, которые можно разделить на несколько широких категорий.Это включает:
Общая хирургия: При общей анестезии мышцы тела, включая диафрагму, парализованы, и размещение эндотрахеальной трубки позволяет аппарату ИВЛ выполнять работу по дыханию.
Удаление инородного тела: Если трахея заблокирована инородным телом, которое всасывается (вдыхается), может быть установлена эндотрахеальная трубка, чтобы помочь с удалением инородного тела.
Для защиты дыхательных путей от аспирации: Если у кого-то сильное желудочно-кишечное кровотечение (кровотечение в пищевод, желудок или верхний отдел кишечника) или у него инсульт, может быть установлена эндотрахеальная трубка, чтобы предотвратить попадание содержимого желудка в дыхательные пути.
Если случайно вдохнуть содержимое желудка, у человека может развиться аспирационная пневмония — очень серьезное и потенциально опасное для жизни заболевание.
Для визуализации дыхательных путей: При подозрении на патологию гортани, трахеи или бронхов, например опухоль или врожденный порок (врожденный дефект), может быть установлена эндотрахеальная трубка для тщательной визуализации дыхательных путей.
После операции: После операции на груди, такой как операция на раке легких или операция на сердце, эндотрахеальную трубку, подключенную к аппарату ИВЛ, можно оставить на месте, чтобы облегчить дыхание после операции.В этом случае человек может быть «отлучен» от аппарата ИВЛ в какой-то момент во время выздоровления.
Для поддержки дыхания : Если кто-то страдает затрудненным дыханием из-за пневмонии, пневмоторакса (коллапса легкого), дыхательной недостаточности или надвигающейся дыхательной недостаточности, сердечной недостаточности или потери сознания из-за передозировки, инсульта или травмы головного мозга, эндотрахеальный трубка может быть помещена для поддержки дыхания.
Некоторые заболевания (особенно неврологические) могут привести к полному или частичному параличу диафрагмы и могут потребовать респираторной поддержки.Примеры включают боковой амиотрофический склероз, синдром Гийена-Барре и ботулизм.
Диафрагма также может быть парализована из-за повреждения или давления на диафрагмальный нерв, связанного с травмой или опухолью в груди.
Если требуется седативный эффект: Если необходимы сильные седативные средства, например, когда человек очень болен, может быть установлена эндотрахеальная трубка для облегчения дыхания до тех пор, пока прием седативных средств не будет отменен.
У недоношенных детей: Респираторная недостаточность у недоношенных детей часто требует установки эндотрахеальной трубки и искусственной вентиляции легких.
Когда требуется более высокая концентрация кислорода: Размещение эндотрахеальной трубки и механическая вентиляция позволяют подавать более высокие концентрации кислорода, чем в комнатном воздухе.
Перед процедурой
Если вам предстоит операция под общим наркозом, отказ от курения даже за день или два до операции может снизить риск осложнений.
Эндотрахеальные трубки — это гибкие трубки, которые могут быть изготовлены из различных материалов.Хотя латексные трубки обычно не используются, важно сообщить своему врачу, если у вас аллергия на латекс.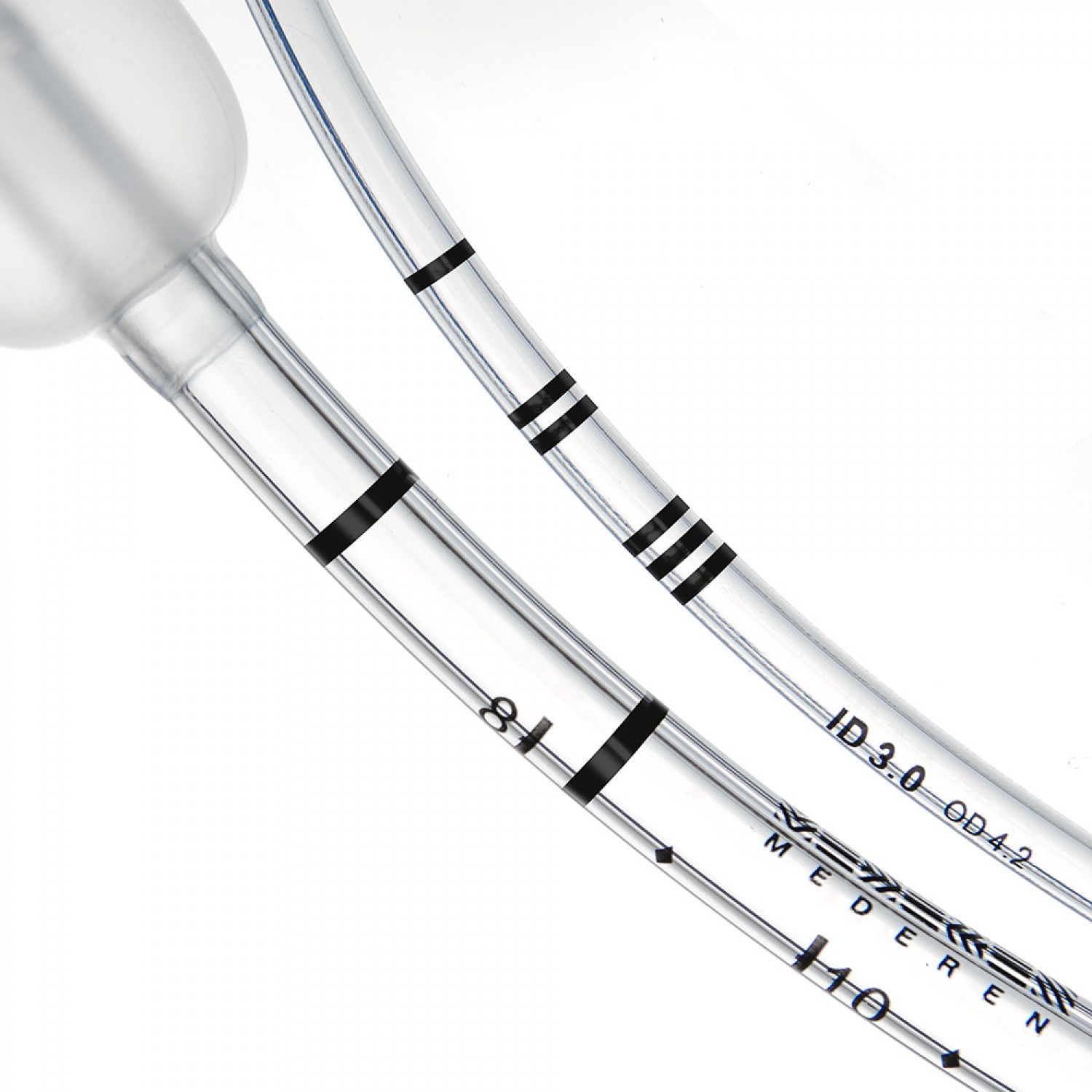
Размеры
Эндотрахеальные трубки бывают разных размеров от 2,0 мм (мм) до 10,5 мм в диаметре. Как правило, для женщин часто используются трубки диаметром от 7,0 до 7,5 мм, а для мужчин — от 8,0 до 9,0 мм. Новорожденным часто требуется трубка от 3,0 до 3,5 мм, а для недоношенных детей — от 2,5 до 3,0 мм.
В экстренных случаях врачи часто угадывают правильный размер, тогда как в операционной размер часто выбирается в зависимости от возраста и веса тела.
Доступны трубки с одним и двумя просветами, причем трубки с одним просветом часто используются при хирургических вмешательствах на легких, так что одно легкое может вентилироваться во время операции на другом легком.
Препарат
Перед установкой интубационной трубки необходимо снять украшения, особенно пирсинг языка. Люди не должны есть и пить перед операцией в течение как минимум шести часов, чтобы снизить риск аспирации во время интубации.
Во время процедуры
Процедура установки эндотрахеальной трубки будет зависеть от того, находится человек в сознании или нет. Эндотрахеальная трубка часто устанавливается, когда пациент без сознания. Если пациент находится в сознании, используются лекарства для облегчения беспокойства во время установки трубки и до ее удаления.
Эндотрахеальная трубка часто устанавливается, когда пациент без сознания. Если пациент находится в сознании, используются лекарства для облегчения беспокойства во время установки трубки и до ее удаления.
Во время интубации обычно используются точные шаги. Сначала пациента предварительно насыщают кислородом 100% (идеальное время — пять минут), чтобы дать интубатору больше времени для интубации. Можно использовать оральные дыхательные пути, чтобы не мешать языку и снизить вероятность того, что пациент прикусит трубку ЭТ.
Во время операции анестезиолог должен убедиться, что пациент полностью парализован, прежде чем вставлять трубку, чтобы уменьшить вероятность рвоты во время установки и последующих осложнений.
У бодрствующих пациентов можно применять противорвотные препараты (противорвотные) для уменьшения рвотного рефлекса, а для онемения горла можно применять анестезию. В некоторых случаях перед интубацией может потребоваться установка назогастрального зонда, особенно если во рту пациента присутствует кровь или рвота.
В отделении неотложной помощи врачи обычно проверяют, готовы ли они выполнить крикотиротомию, если интубация неэффективна.
Интубация
Во время интубации врач обычно стоит у изголовья кровати, глядя на ноги пациента, и пациент лежит ровно.Расположение будет варьироваться в зависимости от настройки и от того, проводится ли процедура со взрослым или ребенком. У детей часто применяется выпад челюсти.
Эндотрахеальная трубка с помощью ларингоскопа с подсветкой (видеоларингоскоп Glidescope особенно полезен для людей с ожирением или если пациент иммобилизован с подозрением на травму шейного отдела позвоночника) вводится через рот (или, в некоторых случаях, через рот). нос) после перемещения языка в сторону.Взаимодействие с другими людьми
Затем прицел осторожно вводится между голосовыми связками в нижнюю часть трахеи. Когда считается, что эндотрахеальная трубка находится в правильном месте, врач послушает легкие и верхнюю часть живота пациента, чтобы убедиться, что эндотрахеальная трубка не была случайно вставлена в пищевод.
Другие признаки, указывающие на то, что трубка находится в правильном положении, могут включать движение грудной клетки при вентиляции и запотевание трубки. Когда врач обоснованно уверен, что трубка установлена, надувается баллонная манжета, чтобы трубка не сместилась с места.(У младенцев воздушный шар может не понадобиться). Затем трубка приклеивается к лицу пациента.
Проверка правильности размещения
После того, как трубка установлена, важно убедиться, что она действительно находится в правильном месте для вентиляции легких пациента. Неправильное положение особенно часто встречается у детей, особенно у детей, переживших травму.
В полевых условиях у парамедиков есть устройство, которое позволяет им определять правильность положения трубки по изменению цвета.В условиях больницы рентген грудной клетки часто делают, чтобы обеспечить правильное размещение, хотя обзор 2016 года показывает, что одного только рентгена грудной клетки недостаточно, как и пульсоксиметрии и физического обследования.
Помимо прямой визуализации прохождения эндотрахеальной трубки между голосовыми связками с помощью видеоларингоскопа, авторы исследования рекомендовали детектор углекислого газа в конце выдоха (капнография) пациентам с хорошей перфузией тканей с постоянным мониторингом, чтобы убедиться, что трубка не смещается.
При остановке сердца они рекомендовали использовать ультразвуковое исследование или детектор пищевода.
После процедуры
После того, как эндотрахеальная трубка установлена и пациент подключен к аппарату искусственной вентиляции легких, медицинские работники будут продолжать следить за трубкой, настройками и при необходимости проводить дыхательные процедуры и отсасывание. Также будет уделено особое внимание уходу за полостью рта. Из-за расположения трубки пациенты, находящиеся в сознании, не могут говорить, пока трубка находится на месте.
Кормление при механической вентиляции
Как и в случае с разговором, еда также будет невозможна, пока установлена эндотрахеальная трубка.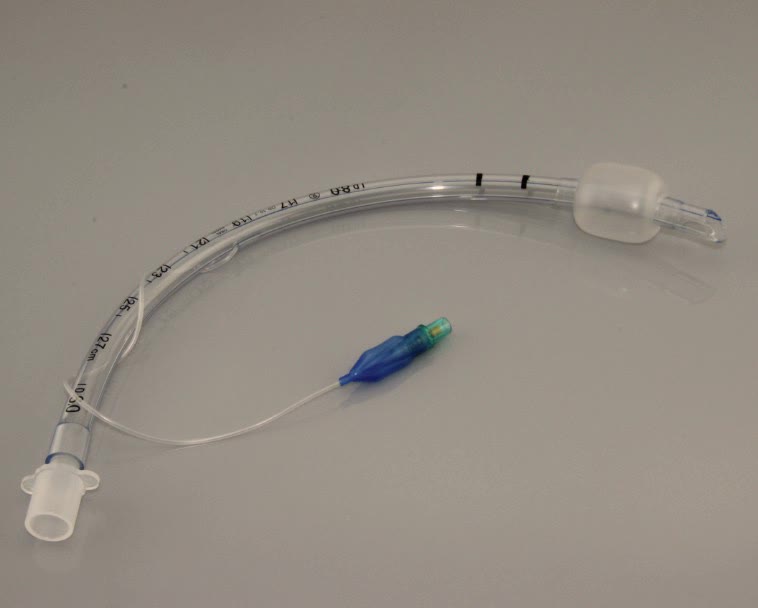 Когда искусственная вентиляция легких необходима только на короткий период времени, внутривенное введение жидкости обычно достаточно и может предотвратить обезвоживание.
Когда искусственная вентиляция легких необходима только на короткий период времени, внутривенное введение жидкости обычно достаточно и может предотвратить обезвоживание.
Если зонд необходимо оставить на более чем несколько дней, потребуется какой-либо тип зондов для кормления, чтобы обеспечить питание и доступ к пероральным лекарствам.
Варианты включают назогастральный зонд, G-зонд или ПЭГ (ПЭГ или чрескожная эндоскопическая гастростомия похожа на G-зонд, но вводится через кожу живота) или J-зонд (еюностомическая трубка).В редких случаях можно рассматривать центральную линию, по которой обеспечивается питание (полное парентеральное питание).
Осложнения и риски
Установка эндотрахеальной трубки связана как с краткосрочными, так и с долгосрочными рисками и осложнениями. Кратковременные осложнения могут включать:
- Кровотечение
- Размещение эндотрахеальной трубки в пищеводе. Одним из наиболее серьезных осложнений является неправильное размещение эндотрахеальной трубки в пищеводе.
 Если это останется незамеченным, недостаток кислорода в организме может привести к повреждению мозга, остановке сердца или смерти.
Если это останется незамеченным, недостаток кислорода в организме может привести к повреждению мозга, остановке сердца или смерти. - Временная охриплость голоса при удалении трубки
- Травма рта, зубов или зубных структур, языка, щитовидной железы, голосового аппарата (гортани), голосовых связок, дыхательного горла (трахеи) или пищевода. Зубные травмы (особенно верхних резцов) случаются примерно в одной из 3000 интубаций.
- Инфекция
- Пневмоторакс (коллапс легкого): Если эндотрахеальная трубка продвинута слишком далеко, так что она входит только в один бронх (и, таким образом, вентилирует только одно легкое), может произойти недостаточная вентиляция или коллапс одного легкого.
- Аспирация содержимого рта или желудка во время установки, что, в свою очередь, может привести к аспирационной пневмонии
- Постоянная потребность в искусственной вентиляции легких (см. Ниже)
- Ателектаз: Неадекватная вентиляция (слишком низкая частота дыхания) может привести к коллапсу мельчайших дыхательных путей, альвеол, что приводит к ателектазу (частичному или полному коллапсу легкого).

Долгосрочные осложнения, которые могут сохраняться или возникать позже, могут включать:
- Стеноз трахеи или сужение трахеи: чаще всего встречается у людей, которым требуется длительная интубация, и однажды встречается примерно у 1% интубированных людей
- Трахеомаляция
- Травмы спинного мозга
- Трахео-пищеводный свищ (аномальный проход между трахеей и пищеводом)
- Паралич голосовых связок: редкое осложнение, которое может вызвать стойкую охриплость голоса
Удаление эндотрахеальной трубки
Перед удалением эндотрахеальной трубки (экстубация) и прекращением искусственной вентиляции легких врачи тщательно осматривают пациента, чтобы предсказать, сможет ли он или она дышать самостоятельно.Это включает в себя:
- Способность дышать спонтанно : Если пациенту во время операции была проведена анестезия, ему обычно разрешается отключить вентилятор. Если эндотрахеальная трубка установлена по другой причине, можно использовать различные факторы для определения времени, например, использование газов артериальной крови или определение максимальной скорости выдоха.

- Уровень сознания : В целом, более высокий уровень сознания (шкала комы Глазго выше восьми) предсказывает большую вероятность того, что отлучение от груди будет успешным.
Если есть основания полагать, что трубку можно удалить, лента, удерживающая эндотрахеальную трубку на лице, удаляется, манжета сдувается и трубка извлекается.
Невозможность отлучения или трудности с отлучением
Для некоторых людей отключение аппарата ИВЛ невозможно. В этом случае пациенту может потребоваться трахеостомия и трахеостомическая трубка. В других случаях вполне вероятно, что человека в конечном итоге удастся отключить, но есть трудности с отлучением от вентилятора.
Это может произойти у людей с хронической обструктивной болезнью легких (ХОБЛ), перенесших операцию по поводу рака легких или по другим причинам. Пациенты находятся под тщательным наблюдением на предмет признаков того, что экстубация может быть успешной, и решаются потенциальные проблемы, такие как постоянная утечка воздуха.
Побочные эффекты после удаления
Боль в горле после операции и охриплость голоса являются обычным явлением после операции, но обычно длятся всего день или два. Нахождение на ИВЛ во время операции является основным фактором риска ателектаза, поэтому важно, чтобы пациенты кашляли после операции и как можно скорее становились подвижными.
Слово от Verywell
Есть много потенциальных применений для установки эндотрахеальной трубки и искусственной вентиляции легких. Хотя может быть пугающе узнавать о процедуре и потенциальных рисках, этот вариант имеет огромное значение в хирургии, а также в стабилизации критически важных людей.
Эндотрахеальная трубка — StatPearls — Книжная полка NCBI
Упражнение для непрерывного образования
В своей простейшей форме эндотрахеальная трубка представляет собой трубку, изготовленную из поливинилхлорида, которая помещается между голосовыми связками через трахею.Он служит для подачи кислорода и вдыхаемых газов в легкие и защищает легкие от загрязнения, например, желудочного содержимого или крови. Развитие эндотрахеальной трубки тесно связано с достижениями в области анестезии и хирургии. Были внесены изменения, чтобы свести к минимуму аспирацию, изолировать легкое, назначить лекарства и предотвратить возгорание дыхательных путей. Несмотря на эти достижения, необходимы дополнительные исследования для оптимизации его использования. Например, эндотрахеальные трубки участвуют в развитии вентилятор-ассоциированной пневмонии, которая остается серьезной проблемой.В этом упражнении описываются показания, противопоказания и методы, используемые при установке эндотрахеальной трубки, а также подчеркивается роль межпрофессиональной команды в уходе за пациентами, подвергающимися этой процедуре.
Развитие эндотрахеальной трубки тесно связано с достижениями в области анестезии и хирургии. Были внесены изменения, чтобы свести к минимуму аспирацию, изолировать легкое, назначить лекарства и предотвратить возгорание дыхательных путей. Несмотря на эти достижения, необходимы дополнительные исследования для оптимизации его использования. Например, эндотрахеальные трубки участвуют в развитии вентилятор-ассоциированной пневмонии, которая остается серьезной проблемой.В этом упражнении описываются показания, противопоказания и методы, используемые при установке эндотрахеальной трубки, а также подчеркивается роль межпрофессиональной команды в уходе за пациентами, подвергающимися этой процедуре.
Цели:
Определить показания и противопоказания для установки эндотрахеальной трубки.
Опишите возможные осложнения при установке эндотрахеальной трубки.
Обрисуйте анатомию, имеющую отношение к установке эндотрахеальной трубки.

Кратко опишите структурированный межпрофессиональный командный подход к обеспечению эффективного ухода и надлежащего наблюдения за пациентами, которым устанавливают эндотрахеальную трубку.
Заработайте кредиты на непрерывное образование (CME / CE) по этой теме.
Введение
Эндотрахеальная трубка (ЭТТ) была впервые надежно использована в начале 1900-х годов [1]. В своей простейшей форме это трубка, сделанная из поливинилхлорида (ПВХ), которая помещается между голосовыми связками через трахею, чтобы обеспечить легкие кислородом и вдыхаемыми газами.Он также служит для защиты легких от таких загрязнений, как желудочное содержимое и кровь. Развитие эндотрахеальной трубки тесно связано с достижениями в области анестезии и хирургии. [2] Были внесены изменения, чтобы свести к минимуму аспирацию, изолировать легкое, назначить лекарства и предотвратить возгорание дыхательных путей. Несмотря на достижения в области эндотрахеальной трубки, необходимы дополнительные исследования для оптимизации ее использования. Например, вентилятор-ассоциированная пневмония (ВАП) является серьезной проблемой, а сама ЭТТ считается основным фактором развития ВАП.[2]
Например, вентилятор-ассоциированная пневмония (ВАП) является серьезной проблемой, а сама ЭТТ считается основным фактором развития ВАП.[2]
Педиатрические ЭТТ различаются по возрасту и имеют широкий спектр возможностей — от недоношенных детей до взрослых детей-подростков. Исторически сложилось так, что педиатрические эндотрахеальные трубки не закрывали наручниками из опасения, что давление со стороны манжеты может повредить трахею из-за некроза под давлением, поскольку дыхательные пути чуть ниже голосовых связок (перстневидный хрящ) являются наиболее узкой частью у детей. У взрослых самая узкая часть дыхательных путей — это голосовые связки. За исключением новорожденных, эта практика в основном была прекращена в пользу педиатрических ЭТТ с манжетами.[3] Существует несколько общепринятых критериев, помогающих при выборе размера ETT.
Анатомия и физиология
Трубка
Эндотрахеальная трубка имеет длину и диаметр. Размер эндотрахеальной трубки («дайте мне трубку 6. 0») относится к ее внутреннему диаметру в миллиметрах (мм). В ETT обычно указывается как внутренний диаметр, так и внешний диаметр трубки (например, эндотрахеальная трубка 6.0 будет указывать как внутренний диаметр, ID 6.0, так и внешний диаметр, OD 8.8). Чем уже трубка, тем больше сопротивление потоку газа. Таким образом, медицинские работники должны выбрать самую большую трубку, подходящую для пациента; это критически важно для пациента со спонтанным дыханием, которому придется усерднее работать, чтобы преодолеть повышенное сопротивление (ETT размера 4 имеет сопротивление потоку газа в 16 раз больше, чем ETT размера 8). ЭТТ измеряется от дистального конца трубки и обычно отмечается с шагом 2 см. После успешной интубации пациента следует отметить глубину интубационной трубки, заканчивающейся у зубов или губ.Эта глубина обеспечивает базовое измерение, чтобы гарантировать, что трубка не вышла из трахеи или глубже в трахею при перемещении или транспортировке пациента. ПВХ не является рентгеноконтрастным, поэтому рентгеноконтрастный линейный материал включен по всей длине трубки, чтобы облегчить визуализацию размещения на рентгеновских снимках.
0») относится к ее внутреннему диаметру в миллиметрах (мм). В ETT обычно указывается как внутренний диаметр, так и внешний диаметр трубки (например, эндотрахеальная трубка 6.0 будет указывать как внутренний диаметр, ID 6.0, так и внешний диаметр, OD 8.8). Чем уже трубка, тем больше сопротивление потоку газа. Таким образом, медицинские работники должны выбрать самую большую трубку, подходящую для пациента; это критически важно для пациента со спонтанным дыханием, которому придется усерднее работать, чтобы преодолеть повышенное сопротивление (ETT размера 4 имеет сопротивление потоку газа в 16 раз больше, чем ETT размера 8). ЭТТ измеряется от дистального конца трубки и обычно отмечается с шагом 2 см. После успешной интубации пациента следует отметить глубину интубационной трубки, заканчивающейся у зубов или губ.Эта глубина обеспечивает базовое измерение, чтобы гарантировать, что трубка не вышла из трахеи или глубже в трахею при перемещении или транспортировке пациента. ПВХ не является рентгеноконтрастным, поэтому рентгеноконтрастный линейный материал включен по всей длине трубки, чтобы облегчить визуализацию размещения на рентгеновских снимках. В идеале дистальный конец ЭТТ находится на 4 см (+/- 2 см) выше киля на рентгенограмме грудной клетки у взрослых [4]. Если вы желаете сделать бронхоскопию взрослому пациенту с помощью стандартного бронхоскопа (диаметр 5.7 мм с аспирационным каналом 2 мм) обычно требуется интубация пациента с помощью ЭТТ размером не менее 7,5–8,0; ЭТТ более 8,0 доступны и используются для бронхоскопии. [5] Типичная глубина эндотрахеальной трубки составляет 23 см для мужчин и 21 см для женщин, измеренная по центральным резцам. Средний размер трубки для взрослого мужчины составляет 8,0, а для взрослой женщины — 7,0, хотя это в некоторой степени зависит от учреждения. Размеры детских трубок определяются по формуле: размер = ((возраст / 4) +4) для ЭТТ без наручников, при этом трубки с манжетами на половину меньше.[6] Обычно педиатрическая ЭТТ наклеивается на глубину, в 3 раза превышающую размер трубки у ребенка (то есть, ЭТТ 4,0 обычно наклеивается на глубину около 12 см).
В идеале дистальный конец ЭТТ находится на 4 см (+/- 2 см) выше киля на рентгенограмме грудной клетки у взрослых [4]. Если вы желаете сделать бронхоскопию взрослому пациенту с помощью стандартного бронхоскопа (диаметр 5.7 мм с аспирационным каналом 2 мм) обычно требуется интубация пациента с помощью ЭТТ размером не менее 7,5–8,0; ЭТТ более 8,0 доступны и используются для бронхоскопии. [5] Типичная глубина эндотрахеальной трубки составляет 23 см для мужчин и 21 см для женщин, измеренная по центральным резцам. Средний размер трубки для взрослого мужчины составляет 8,0, а для взрослой женщины — 7,0, хотя это в некоторой степени зависит от учреждения. Размеры детских трубок определяются по формуле: размер = ((возраст / 4) +4) для ЭТТ без наручников, при этом трубки с манжетами на половину меньше.[6] Обычно педиатрическая ЭТТ наклеивается на глубину, в 3 раза превышающую размер трубки у ребенка (то есть, ЭТТ 4,0 обычно наклеивается на глубину около 12 см).
Манжета
Манжета — это надувной баллон на дистальном конце ЭТТ. Детские ЭТТ производятся с манжетами и без них. Надутая манжета плотно прилегает к стенке трахеи; это предотвращает попадание желудочного содержимого в трахею и облегчает выполнение вентиляции с положительным давлением. Манжета надувается путем присоединения шприца подходящего размера (от 10 до 20 мл для ЭТТ для взрослых) к пилотному баллону.Шприц подает воздух под давлением и надувает пилотный баллон и манжету. Как только манжета надувается, шприц необходимо удалить, иначе воздух из манжеты может перераспределиться обратно в шприц и выпустить воздух из манжеты. Пальпация плотности пилотного баллона является хорошей оценкой давления в манжете. Манометры с манжетами доступны, но не используются в клинической практике. Идеальное давление в манжете должно составлять 20 см вод.ст. или меньше. Если пилотный баллон не удерживает воздух, следует предположить, что манжета ЭТТ повреждена и не работает.Некоторые ЭТТ имеют манжеты высокого давления небольшого объема, но в современной медицинской практике чаще встречаются манжеты большого объема низкого давления на ЭТТ.
Детские ЭТТ производятся с манжетами и без них. Надутая манжета плотно прилегает к стенке трахеи; это предотвращает попадание желудочного содержимого в трахею и облегчает выполнение вентиляции с положительным давлением. Манжета надувается путем присоединения шприца подходящего размера (от 10 до 20 мл для ЭТТ для взрослых) к пилотному баллону.Шприц подает воздух под давлением и надувает пилотный баллон и манжету. Как только манжета надувается, шприц необходимо удалить, иначе воздух из манжеты может перераспределиться обратно в шприц и выпустить воздух из манжеты. Пальпация плотности пилотного баллона является хорошей оценкой давления в манжете. Манометры с манжетами доступны, но не используются в клинической практике. Идеальное давление в манжете должно составлять 20 см вод.ст. или меньше. Если пилотный баллон не удерживает воздух, следует предположить, что манжета ЭТТ повреждена и не работает.Некоторые ЭТТ имеют манжеты высокого давления небольшого объема, но в современной медицинской практике чаще встречаются манжеты большого объема низкого давления на ЭТТ.
Bevel
Чтобы облегчить размещение через голосовые связки и обеспечить улучшенную визуализацию перед кончиком, ETT имеет угол или наклон, известный как скос. Когда эндотрахеальная трубка приближается к шнурам, левый скос обеспечивает оптимальный обзор.
ЭТТ Murphy Eye
ETT имеют встроенный предохранительный механизм на дистальном конце, известный как глаз Мерфи, который представляет собой еще одно отверстие в трубке, расположенное в дистальной боковой стенке.Если дистальный конец ЭТТ будет заблокирован стенкой трахеи или касанием киля, поток газа все еще может происходить через глаз Мерфи. Это предотвращает полную закупорку трубки.
Разъем
Коннекторы ЕТТ прикрепляют ЕТТ к трубке механического вентилятора или мешку Амбу. Для ЭТТ взрослых и детей принято использовать универсальный коннектор 15 мм.
Показания
Основным показанием к использованию эндотрахеальной трубки является обеспечение проходимости дыхательных путей.Окончательная проходимость дыхательных путей — это размещение ЭТТ в трахее с надутой манжетой ниже голосовых связок. Основными причинами обеспечения окончательной проходимости дыхательных путей являются неспособность поддерживать проходимость дыхательных путей, неспособность защитить дыхательные пути от аспирации, невозможность вентиляции, недостаточность оксигенации и ожидание ухудшения течения, ведущего к дыхательной недостаточности.
Противопоказания
Основными (относительными) противопоказаниями к установке ЭТТ в ротоглотку являются тяжелая травма или обструкция дыхательных путей, не позволяющая безопасно установить трубку, тяжелая травма шейного отдела позвоночника, требующая полной иммобилизации, и пациенты с Маллампати. Классификация III / IV предполагает потенциально затрудненное управление дыхательными путями.
Основными противопоказаниями для избежания установки ЭТТ с назотрахеальным доступом являются травма лица, травма головы, связанная с переломом основания черепа, активное носовое кровотечение, расширяющаяся гематома шеи, травма ротоглотки и пациенты с апноэ. [7]
Оборудование
Оборудование, необходимое для оптимизации использования и функционирования ЭТТ:
Персонал
В отделении неотложной помощи обычно имеется RN для доставки лекарств (при необходимости). RN может действовать как второй человек и может позвать на помощь, если это необходимо в случае непредвиденного затруднения проходимости дыхательных путей.В некоторых больницах обычно оказывается помощь лучевой терапии с фиксацией ЭТТ и вентиляцией после интубации пациента.
Подготовка
Выберите эндотрахеальную трубку подходящего размера и извлеките ее из упаковки. Смажьте дистальный конец и баллон (если это не аварийная установка). Присоедините к пилотному баллону шприц подходящего размера (от 10 до 20 см3), наполненный воздухом, и протестируйте баллон, надув его, а затем спустив. Поместите стилет в ЭТТ и согните его до нужной формы. Поместите трубку со стилетом и прикрепленным шприцем обратно в упаковку, готовую к использованию.Повторите ту же процедуру с трубкой на один размер меньше в случае затруднений при интубации. Отложите детектор CO2 в конце выдоха.
Осложнения
Несколько механических осложнений могут возникнуть с ЭТТ, что приведет к потере функции. Неисправный баллон приведет к потере способности защищать дыхательные пути от аспирации и может затруднить механическую вентиляцию легких. Потеря универсального 15-миллиметрового разъема (отсутствующего или неисправного) по существу делает ETT нефункциональным, поскольку механический вентилятор или маска-мешок-клапан не могут взаимодействовать с ним.Некоторые осложнения физического размещения трубки включают кровотечение, инфекцию, перфорацию ротоглотки (особенно при использовании жесткого стилета), охриплость голоса (повреждение голосовых связок), повреждение зубов / губ или размещение в пищеводе.
Клиническая значимость
Интубация или установка эндотрахеальной трубки — важный навык, спасающий жизнь. Все врачи, работающие в отделениях неотложной помощи, операционных, периоперационных зонах и отделениях интенсивной терапии (все места с интубированными пациентами), должны понимать основы и механизмы эндотрахеальной трубки.Эти знания необходимы для соответствующих настроек аппарата ИВЛ и ведения пациентов на уровне интенсивной терапии.
Улучшение результатов команды здравоохранения
Для того, чтобы убедиться, что ETT размещен надлежащим образом, особенно в отделении неотложной помощи, необходима межпрофессиональная группа. Поскольку не существует единого окончательного метода для обеспечения надлежащего размещения ЭТТ, для обеспечения оптимальных результатов для пациентов необходима межпрофессиональная команда, работающая вместе, чтобы подтвердить несколько способов размещения трубки.Например, после экстренной интубации в отделении неотложной помощи респираторный терапевт может обеспечить хорошее изменение цвета детектора CO2 в конце выдоха, а также зафиксировать ЭТТ. Одновременно с этим медперсонал может выслушивать легкие и брюшную полость, чтобы гарантировать хорошее качество, равные звуки дыхания в грудной полости и отсутствие звуков дыхания в брюшной полости. Врач будет следить за пульсом, одновременно заказывая портативный рентген грудной клетки, чтобы подтвердить установку трубки. Для интубированных пациентов стало более обычным и стандартным уход за пациентами, особенно в операционных и отделениях интенсивной терапии, с постоянным контролем формы волны CO2 в конце выдоха.Сотрудничество, замкнутая коммуникация и принципы управления ресурсами в кризисных ситуациях необходимы для успеха команд, работающих в условиях неотложной помощи. [8]
Повышение квалификации / Контрольные вопросы
Рисунок
Рентгенограмма грудной клетки Эндотрахеальная трубка Правый главный бронх. Предоставлено Скоттом Дулебоном, MD
Рисунок
Пример эндотрахеальной трубки для взрослых больших размеров. Предоставлено Тэмми Дж. Тони-Батлер, RN, CEN, TCRN, CPEN
Рисунок
Эндотрахеальная трубка.«Предоставлено доктором Ааюшем Дхакалом»
Ссылки
- 1.
- Шмук П., Эзри Т., Эврон С., Рот Й., Кац Дж. Краткая история трахеостомии и интубации трахеи от бронзового века до космической эры . Intensive Care Med. 2008 Февраль; 34 (2): 222-8. [PubMed: 17999050]
- 2.
- Haas CF, Eakin RM, Konkle MA, Blank R. Эндотрахеальные трубки: старые и новые. Respir Care. 2014 июн; 59 (6): 933-52; обсуждение 952-5. [PubMed: 248
] - 3.
- Litman RS, Maxwell LG.Эндотрахеальные трубки с манжетами и без них в педиатрической анестезии: дебаты должны, наконец, закончиться. Анестезиология. 2013 Март; 118 (3): 500-1. [PubMed: 23314108]
- 4.
- Salem MR. Проверка положения эндотрахеальной трубки. Анестезиол Clin North Am. 2001 декабрь; 19 (4): 813-39. [PubMed: 11778382]
- 5.
- Фарроу С., Фэрроу С., Сони Н. Размер имеет значение: выбор правильной трахеальной трубки. Анестезия. 2012 август; 67 (8): 815-9. [PubMed: 22775368]
- 6.
- Акер Дж.Возникающая клиническая парадигма: педиатрическая эндотрахеальная трубка с манжетами. AANA J. 2008 августа; 76 (4): 293-300. [PubMed: 18777815]
- 7.
- Folino TB, Mckean G, Parks LJ. StatPearls [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 20 ноября 2020 г. Назотрахеальная интубация. [PubMed: 29763142]
- 8.
- Кинг А.Е., Конрад М., Ахмед Р.А. Улучшение сотрудничества между студентами-медиками, медсестрами и студентами респираторной терапии с помощью межпрофессионального моделирования. J Interprof Care.2013 Май; 27 (3): 269-71. [PubMed: 23067325]
ACEP // Проверка размещения эндотрахеальной трубки
Пересмотрено: январь 2016 г., апрель 2009 г.
Первоначально утверждено в октябре 2001 г., заменяющее «Мониторинг просроченного содержания углекислого газа» (сентябрь 1994 г.)
Подтверждение правильного размещения эндотрахеальной трубки должно быть выполнено у всех пациентов во время первоначальной интубации как в больнице, так и вне больницы.Методы физического обследования, такие как аускультация грудной клетки и эпигастрия, визуализация движения грудной клетки и запотевание трубки, недостаточно надежны для подтверждения установки эндотрахеальной трубки. Точно так же пульсоксиметрия и рентгенография грудной клетки не являются надежными единственными методами определения местоположения эндотрахеальной трубки.
Во время интубации прямая визуализация эндотрахеальной трубки, проходящей через голосовые связки в трахею, особенно с использованием видеоларингоскопа, является твердым доказательством правильного размещения трубки, но для подтверждения правильного положения эндотрахеальной трубки следует использовать дополнительные методы в качестве объективных результатов. .
Используйте детектор углекислого газа в конце выдоха (т. Е. Капнографию с непрерывной кривой, колориметрическую и безволновую капнографию) для оценки и подтверждения положения эндотрахеальной трубки у пациентов с адекватной тканевой перфузией.
Детекторы пищевода не так надежны, как различные формы капнографии для проверки размещения эндотрахеальной трубки.
Для пациентов с остановкой сердца и для пациентов с заметно сниженной перфузией как непрерывная, так и несимметричная капнография может быть менее точной.В этих ситуациях, если капнография не дает результатов, следует использовать другие методы подтверждения, такие как детектор пищевода, ультразвук или бронхоскопия.
Ультразвуковая визуализация может использоваться для надежного подтверждения размещения эндотрахеальной трубки. Однако это должен делать кто-то, имеющий опыт в этой технике.
| LHSC
ТРУБКА ЭНДОТРАХЕАЛЬНАЯ; ЭТТ
« Эндотрахеальный » означает «через трахею».Это термин, который описывает дыхательную трубку, которая вводится через дыхательное горло или трахею. Обычно ее называют трубкой ETT или ET . Эндотрахеальная трубка — это пример искусственного дыхательного пути. Трахеостомия — еще один вид искусственного дыхательного пути.
Слово интубация означает «вставить трубку». Обычно слово интубация используется в отношении введения интубационной трубки (Изображение 1).
Пациентам может потребоваться эндотрахеальная трубка по одной из нескольких причин.Эндотрахеальная трубка необходима для механической вентиляции пациента (или для его дыхания с помощью аппарата). Каждый вдох проходит через эндотрахеальную трубку и в легкое.
Эндотрахеальная трубка также необходима, если пациент без сознания или имеет травму головного мозга. Мозг контролирует рефлекс в дыхательных путях, который предотвращает удушье, когда мы глотаем или едим. Этот рефлекс называется рвотным рефлексом. В верхней части дыхательного горла есть специальное отверстие, называемое надгортанником. Когда мы глотаем пищу, надгортанник закрывается, чтобы пища не попала в дыхательное горло.Когда пациенты находятся под сильным седативным действием, теряют сознание или имеют травму головного мозга, эта защитная реакция часто нарушается. Без рвотного рефлекса слюна попадала бы в дыхательное горло. Это называется устремлением. Аспирация — серьезное осложнение и одна из причин пневмонии.
Менее распространенной причиной интубации пациента является сохранение дыхательных путей открытыми. Это чаще всего наблюдается у пациентов с опухолями или новообразованиями в области шеи или верхней части груди.
Обычно эндотрахеальную трубку вводят через рот.Это называется оральной эндотрахеальной трубкой. Реже эндотрахеальная трубка вводится через нос. Это называется назальной эндотрахеальной трубкой.
Мягкий баллон в форме пончика расположен вокруг эндотрахеальной трубки с внешней стороны. Это называется «манжета» (Изображение 2). Манжета наполняется воздухом и служит двум целям. Во-первых, это уменьшает количество оральных секций, которые могут пройти по внешней стороне трубки в легкие. Это важно, потому что введение эндотрахеальной трубки в дыхательные пути приведет к «заклиниванию» надгортанника в открытое положение.Хотя манжета снижает количество секретов, которые могут попасть в легкие, она не предотвращает это полностью. По этой причине пациенты на ИВЛ подвержены риску развития пневмонии из секрета.
Вторая причина использования манжеты состоит в том, чтобы предотвратить утечку механического дыхания из легких вокруг трубки. Когда мы даем пациенту вдох с помощью аппарата ИВЛ, мы хотим, чтобы дыхание входило и выходило через трубку. Без манжеты дыхание будет проходить по трубке, но часть его выйдет через манжету, прежде чем сможет достичь легкого.
Пока у пациента есть интубационная трубка, манжета должна быть накачана. Надутая манжета не позволяет пациенту говорить. Речь возникает, когда мы выдыхаем воздух через голосовые связки, заставляя их вибрировать. Поскольку манжета блокирует поток воздуха вокруг трубки, речь невозможна.
После удаления трубки (экстубация) пациент сможет говорить. Голос может казаться хриплым, и в первые несколько дней пациент может испытывать дискомфорт в горле.
Профилактика искусственной вентиляции легких (ВАП) или аспирации (удушье секретом)
Пневмония — серьезное осложнение ИВЛ и дыхательных трубок. Мы участвуем в программе Safer Healthcare Now! Кампания по снижению VAP.
Поскольку манжета на дыхательной трубке только уменьшает (не предотвращает) попадание секрета через манжету, у нас есть ряд других стратегий, которые являются частью повседневной практики:
- Специальные дыхательные трубки call Используются субглоточные дренажные трубки, которые имеют низкое постоянное всасывающее отверстие, расположенное над манжетой.
- Средство для ухода за полостью рта Dilignet для уменьшения количества бактерий в полости рта
- Регулярный уход за полостью рта с хлоргексидином два раза в день для уменьшения количества бактерий в полости рта
- Ежедневная оценка готовности / попытки уменьшить седативный эффект
- Ежедневная оценка готовности / попытки спонтанного дыхания (без поддержки дыхательного аппарата)
- Раннее кормление в течение 24-48 часов при отсутствии противопоказаний
- Обычный подъем изголовья кровати
Эндотрахеальная трубка — обзор
D Эндотрахеальная трубка
Эндотрахеальная трубка (ЭТТ) различных размеров (2.5-7,0 мм) должны быть доступны для педиатрического пациента. Устойчивые к лазерному излучению, носовые / оральные кольца Ring-Adair-Elywn (RAE) и армированные проволокой ЭТТ доступны для использования в зависимости от хирургических требований. Определение правильного размера ЭТТ зависит от возраста и веса пациента. Должны быть доступны ЭТТ на половину больше и меньше расчетного (рис. 36-2). Традиционное обучение рекомендует использовать ЭТТ без наручников у пациентов младше 8 лет. Педиатрические ЭТТ с манжетами низкого давления и большого объема доступны для использования у пациентов с низкой комплаентностью легких или у пациентов с риском аспирации.Для ЭТТ с манжетой следует использовать трубку меньшего размера наполовину, потому что внешний диаметр трубки больше, чем у манжеты. 19
Поддержание давления утечки воздуха на уровне менее 25 см H 2 O с манжетой или без нее рекомендуется для минимизации возникновения постинтубационного крупа . Рекомендуется использовать манометр, чтобы избежать чрезмерного накачивания манжеты. Koka et al. 20 указывают на частоту постинтубационного крупа как 1%. Однако в проспективном исследовании более 5000 детей Litman and Keon 21 обнаружили, что у семи пациентов развился круп, определяемый как инспираторный стридор продолжительностью не менее 30 минут, с частотой 0.1%. В этом исследовании ЭТТ с давлением утечки воздуха более 40 см H 2 O были заменены на следующий меньший размер. 21 Наличие или отсутствие утечки зависит от уровня анестезии и использования миорелаксантов. Многие врачи используют степень трудности прохождения ЭТТ ниже голосовых связок как показатель правильной подгонки.
В общем, существует множество формул для расчета подходящего размера ETT. Формулы выбора ЭТТ без наручников у детей старше 2 лет включают (возраст + 16) / 4 или (возраст / 4) + 4.Изучено использование ЭТТ с манжетами у новорожденных и детей до 8 лет. В группе из 488 пациентов пациенты были случайным образом распределены для получения ЭТТ с наручниками или без наручников. 22 Формула для трубки с манжетой была (возраст / 4) + 3. Эта формула подходила для 99% пациентов. В этом исследовании по три пациента в каждой группе лечили от симптомов крупа. Формулы длины введения оральной ЭТТ включают длину (см) + 3-кратный внутренний диаметр (мм) или длину (см) = возраст (лет) / 2 + 12. 19 У недоношенных или новорожденных детей правило — расстояние от кончика до губ в см = 6 + вес (кг). 23 Какой бы метод ни был выбран, правильное положение ЭТТ должно быть подтверждено путем аускультации двусторонних звуков дыхания (таблицы 36-1 и 36-2). Также следует проверить герметичность до допустимого давления.
Двухпросветные пробирки не предназначены для детей младше 6–8 лет. Эндобронхиальный блокатор Арндта (Cook Critical Care, Блумингтон, Индиана) использовался для обеспечения вентиляции легких у младенцев. 24 Доступен блокиратор 5.0-F; рекомендуемый размер ЭТТ — 4,5 мм. Трубка Univent (Fuji Systems, Токио) представляет собой однопросветную трубку со встроенным подвижным бронхиальным блокатором внутри. 25 Доступны детские размеры трубки Univent: внутренний диаметр (ID) 3,5 мм и внутренний диаметр 4,5 мм. Трубка Univent диаметром 3,5 мм не имеет просвета для всасывания или введения кислорода в заблокированное легкое. Для размещения нужен FOB. Более подробная информация о одновалентной вентиляции легких представлена в главе 26.
Эндотрахеальные трубки: старые и новые Обсуждение
История и раннее развитие эндотрахеальной трубки
С появлением эфира в 1840-х годах хирургические процедуры стали более распространенными. Общая анестезия в основном обеспечивалась с помощью устройства, закрывающего нос и рот пациента. Вопрос об аспирации содержимого желудка не получил должного внимания, и послеоперационная пневмония была обычной проблемой. 1 Тренделенбургу (1869) приписывают разработку первой надувной манжеты, которая представляла собой тонкий резиновый мешок, надеваемый на конец трахеостомической трубки, создавая плотное уплотнение для предотвращения аспирации во время анестезии. 1,2 Предпочитая трахеостомию, Macewen (1880) описал снятие обструкции путем введения оральной трубки в трахею. 2 Он также был первым, кто описал введение анестезии (хлороформ) через ротрахеальную трубку и использовал металлическую трубку с губчатым воротником, помещенную в глотку для предотвращения аспирации. 3,4 Eisenmenger (1893) был первым, кто описал использование ЭТТ с манжетами, а также концепцию пилотного баллона для контроля давления внутри манжеты. 1,2,5
В конце 1800-х годов другой хирургической проблемой было предотвращение коллапса легкого во время торакотомии. 1 О’Дуайер (1887) представил множество металлических трубок, которые он помещал в гортань пациентов с дифтерийным крупом, тем самым устраняя необходимость в трахеостомии. 3,6 Эти трубки можно также присоединить к сильфонному насосу (Fell, 1888) для создания повышенного внутритрахеального давления и предотвращения коллапса легких во время торакальной хирургии. 7 Анестезиолог Франц Кун внес значительный вклад в начало 1900-х годов. 6,8 Он также использовал металлические трубки и предпочел оральный путь трахеостомии и популяризированной оротрахеальной анестезии. Кун был первым, кто подчеркнул важность ЭТТ как способа удаления легочного секрета. Он опубликовал более 30 работ по оротрахеальной интубации и вентиляции с положительным давлением (PPV), написал первый учебник по интубации трахеи в 1911 году и помог разработать наркозный аппарат Kuhn-Dräger для PPV. 8
Установка оротрахеальных трубок в основном производилась вслепую с помощью цифровых манипуляций, пока Джексон и Джейнвей (1913) не опубликовали свой опыт использования ларингоскопии, открыв путь для развития и популярности гибких резиновых трубок. 2 Они использовали метод анестезии, известный как инсуффляция, при котором газ вдували в легкие через небольшую трубку, а выдыхаемый газ обтекал ее снаружи. Джексон представил усовершенствованный ларингоскоп (1920), сделав эндотрахеальный метод более приемлемым.Понимая, что метод инсуффляции анестезии не предотвращает аспирацию, Роуботэм и Мэджилл (1926) разработали резиновые трубки большего размера, которые позволяли двунаправленному потоку газа через трубку. Эти пробирки закрывали глоточными губками с сшитыми вручную марлевыми шнурками для облегчения удаления. 1,2,9 Хотя съемная надувная манжета была введена Тренделенбургом, она вышла из употребления из-за технических проблем, и врачи предпочли использовать глоточные тампоны с губками для герметизации верхних дыхательных путей.Гедель (1928) и Уотерс (1931) вновь применили надувную манжету к резиновой трубке Мэджилла, и им приписывают начало периода дизайна ЭТТ. 10 Их первые наручники были сделаны из пальцев резиновых перчаток и резиновых презервативов. Эти манжеты длиной от 3 до 4 дюймов были разработаны таким образом, чтобы располагаться наполовину выше и наполовину ниже голосовой щели. 11 Позже они разработали манжеты из резиновых зубных прокладок, которые были короче, 1,5 дюйма в длину и спроектированы так, чтобы располагаться ниже голосовых связок. 11
Эпидемия полиомиелита в Европе (конец 1950-х) и Соединенных Штатах (начало 1960-х) продемонстрировала ценность эндотрахеальных и трахеостомических трубок с манжетами для применения PPV при дыхательной недостаточности. 12 Многоразовые резиновые ЭТТ и металлические трахеостомические трубки с низкообъемными резиновыми манжетами высокого давления были основными дыхательными путями того времени. По мере развития полимерных технологий в 1968 году была представлена одноразовая поливинилхлоридная (ПВХ) трубка с манжетой низкого объема высокого давления. 13 Чрезмерное давление в манжете снижает регионарный кровоток в трахее и связано с такими поражениями, как трахеомаляция, дилатация трахеи и др. и стеноз, а также трахеопищеводный свищ. К концу 1960-х годов об этих осложнениях все чаще сообщалось, поскольку механическая вентиляция вне операционной стала более заметной. 14–17 Поскольку манжета низкого объема высокого давления стала признанной проблемой, стало понятно, что увеличение размера манжеты и растяжение материала манжеты может привести к адекватному уплотнению при более низком трахеальном давлении. Некоторые врачи изготавливали манжеты большого объема низкого давления (HVLP), предварительно растягивая манжету трубки из ПВХ с использованием кипящей воды. 18 Производители представили ЭТТ HVLP с манжетой из ПВХ в 1970-х годах, который стал стандартным ЭТТ, используемым сегодня. Желательные характеристики ПВХ включают то, что он прозрачен, нетоксичен, недорог и соответствует анатомии пациента при температуре тела. 2,13
Анатомия стандартной эндотрахеальной трубки
ЭТТ
обычно изготавливаются из ПВХ, хотя другие материалы включают резину, силикон и металл. Большинство ЭТТ, используемых в операционных или в отделениях интенсивной терапии, имеют стандартные конструктивные характеристики и особенности (рис. 1). Маркировка по длине трубки обозначает количество сантиметров от кончика трубки, помогая врачам определить начальную глубину введения и контролировать движение трубки. На некоторых трубках также есть метка, помогающая определить правильную глубину введения, чтобы трубка находилась под прямым наблюдением, а голосовые связки располагались на одной отметке или между двумя линиями на поверхности трубки.Непрерывная рентгеноконтрастная маркировка, встроенная в длину трубки, позволяет идентифицировать дистальный конец трубки на рентгенограмме грудной клетки, чтобы подтвердить соответствующую глубину трубки.
Рис. 1.
Анатомия стандартной эндотрахеальной трубки.
Наконечник трубки имеет скос или скос, обращенный влево на конце трубки. Поскольку трубка обычно вводится с правой стороны стандартного левостороннего ларингоскопа, левосторонний скос позволяет лучше визуализировать область перед трубкой и облегчить прохождение через голосовые связки.Напротив фаски обычно имеется дополнительное боковое отверстие, называемое глазком Мерфи. Его цель состоит в том, чтобы обеспечить прохождение газа и вентиляцию в случае закупорки кончика трубки, что может произойти при наезде на стенку трахеи или при закупорке слизью.
У большинства трубок есть манжета, надувной баллон рядом с концом трубки, который окружает ее окружность и образует уплотнение у стенки трахеи. Манжета помогает предотвратить утечку секрета и жидкости в трахею и легкие, а также утечку газа вокруг них во время PPV.Манжета прикрепляется к меньшему надувному баллону через полый катетер, называемый пилотной линией. Баллон, называемый пилотным баллоном, находится вне пациента и действует как тактильный датчик давления в манжете, а также в качестве небольшого резервуара, помогающего уменьшить незначительные изменения давления внутри манжеты. Односторонний клапан, прикрепленный к пилотному баллону, предотвращает утечку газа из манжеты и обеспечивает соединитель для присоединения шприца или устройства контроля давления.
Все пробирки имеют стандартный адаптер, который позволяет подсоединять к пробирке различное дыхательное или анестезиологическое оборудование.Соединитель на одном конце имеет стандартный внешний диаметр 15 мм для крепления к оборудованию, а другой конец имеет размер, обеспечивающий плотную посадку под давлением в трубку.
Специальные трубки в операционной
Как отмечалось ранее, многие из эволюционных модификаций ЭТТ были направлены на решение конкретных проблем, возникающих в операционной. В следующем разделе описаны некоторые из этих специальных дизайнов.
Для изоляции легких
Проблемой во время торакальной хирургии в начале 1900-х годов была проблема трансбронхиального перетока и затруднения вентиляции в ситуациях утечки воздуха (например, клапанный пневмоторакс, бронхиальный свищ, киста растяжения). 1 Gale and Waters (1932) описали ЭТТ, используемую для анестезии, сделанную из резины, которую можно было формовать в горячей воде для образования изгиба кончика и помещать в главный бронх. 1,6 Magill (1936) разработал правосторонние и левосторонние эндобронхиальные трубки с манжетами. 1 Карленс (1949) разработал двухпросветную трубку (DLT) для спирометрических исследований, но Бьорк использовал ее во время торакальной хирургии, чтобы предотвратить попадание зараженного секрета из одного легкого в другое. 1,2,6,19 Их трубка содержала каринальный крючок, чтобы помочь правильно расположить левостороннюю эндобронхиальную трубку (рис.2). Робертшоу (1962) представил модифицированный красный каучуковый DLT с правосторонней и левосторонней версиями и большим внутренним диаметром, но без каминального крючка (рис. 3). 2,20 Новые модели DLT похожи на трубку Робертшоу, за исключением того, что они сделаны из ПВХ, имеют манжеты HVLP и содержат рентгеноконтрастные маркеры. 20
Рис. 2.
Исходное описание двухпросветной трубки Carlens. Обратите внимание на каминальный крючок, чтобы помочь в правильном размещении. Из ссылки 19, с разрешения.
Инжир.3.
Размещение двухпросветных трубок Робертшоу с правой (A) и левой (B) стороной. Обратите внимание на эндобронхиальную манжету с прорезью в правой двухпросветной трубке (A) для вентиляции правой верхней доли. Из ссылки 20, с разрешения.
Односторонность современных DLT связана с более длинным эндобронхиальным просветом. Другой просвет трахеи заканчивается дистальным отделом трахеи и используется для вентиляции контралатерального легкого. Таким образом, для изоляции любого легкого можно использовать левосторонние или правосторонние DLT. Левосторонние DLT чаще используются из-за относительно большой длины левого главного бронха.Правосторонние DLT имеют боковое отверстие, которое должно быть совмещено с отрывом правого верхнедолевого бронха. Они могут быть необходимы, когда операция затрагивает левый главный бронх (левосторонняя пневмонэктомия, резекция левой рукава) или если левый главный бронх стенозирован или сдавлен и не может вместить эндобронхиальную трубку. Абсолютные показания для изоляции легких в операционной включают предотвращение заражения контралатерального легкого односторонней кровью или гноем, невозможность вентиляции одного легкого из-за большого бронхоплеврального свища или трахеобронхиального разрушения, промывание всего легкого при легочно-альвеолярном протеинозе или необходимость дифференциальной диагностики. вентиляция легких в условиях асимметричной дыхательной недостаточности.Гораздо чаще изоляция легкого используется для облегчения хирургического вмешательства при резекции легкого и других операций с помощью торакотомии, таких как операции на сердце, пищеводе и переднем грудном отделе позвоночника. Изоляция легких особенно важна для максимальной визуализации во время малоинвазивных торакоскопических хирургических вмешательств с использованием видео.
Альтернативный метод изоляции легкого — это бронхиальный блокатор, представляющий собой катетер с баллонным наконечником, который вводят через стандартную ЭТТ в желаемый легочный бронх. 21,22 Блокатор представляет собой полую трубку, и после того, как баллон надувается и ткань легких дистальнее баллона изолирована, может применяться отсасывание для облегчения коллапса легкого. Преимущество бронхиального блокатора заключается в том, что этот метод не требует установки DLT для процедуры или замены после процедуры, если потребуется постоянная искусственная вентиляция легких. К распространенным бронхиальным блокаторам относятся блокаторы с проводником Арндта (Cook Critical Care, Блумингтон, Индиана), отклоняющие наконечник Cohen (Cook Critical Care), блокираторы Fuji Uniblocker (Fuji Corp, Токио, Япония) и двухбаллонный Rusch EZ- Блокатор (Teleflex Medical, Парк Исследовательского Треугольника, Северная Каролина).Они отличаются друг от друга тем, как блокатор направляется в левый, а не в правый главные бронхи. Все требуют оптоволоконного контроля для подтверждения правильного размещения. Univent ETT (Fuji Corp) содержит бронхиальный блокатор со встроенным изогнутым наконечником, напоминающим хоккейную клюшку, в канале, параллельном основному просвету. 23
ЭТТ Papworth BiVent (P3 Medical, Бристоль, Великобритания) — это новый ЭТТ для использования с бронхиальными блокаторами. 24 Он имеет 2 расположенных рядом D-образных просвета и гибкий дистальный конец, который разветвляется и сидит на киле.Затем блокатор продвигается вниз по просвету и направляется к легкому, требующему изоляции. 25 Изобретатель описал первоначальный клинический опыт использования устройства, но о каких-либо клинических исследованиях не сообщалось. 26
Для поддержания чистоты операционного поля на лице
Названный в честь трех изобретателей Ринга, Адэра и Элвина, RAE ETT был представлен в 1970-х годах. Это предварительно сформированная оротрахеальная или назотрахеальная трубка, предназначенная для защиты ЭТТ и дыхательного контура от операционного поля. 27 Трубки предварительно изогнуты, чтобы уменьшить вероятность перегиба в процессе удаления трубки из операционного поля.
Оротрахеальная трубка RAE имеет предварительно сформированную форму, которая загибается под подбородком, обеспечивая хирургический доступ к верхней части лица при офтальмологических, отоларингологических и других операциях на лице (рис. 4A). Назотрахеальная трубка RAE предварительно сформирована так, чтобы изгиб находился за пределами ноздрей, позволяя трубке лежать на лбу (рис. 4B). Это обеспечивает свободное хирургическое поле для лицево-оральной хирургии, стоматологических процедур и операций на ротоглотке.
Рис. 4. Эндотрахеальные трубки
RAE (Ring-Adair-Elwyn). A: оральная трубка, обращенная на юг. B: носовая трубка, обращенная на север.
Для лазерной хирургии дыхательных путей
Лазерная хирургия приобрела широкую популярность для лечения образований в дыхательных путях и легких с тех пор, как Стронг и Яко сообщили о своем опыте в 1972 году. 28 Четыре наиболее распространенных типа лазерных систем, используемых при лечении рака, включают двуокись углерода, неодим: иттрий-алюминиевый гранат, титанилфосфат калия и аргоновые лазеры, хотя были описаны и другие. 29 Процедура считается относительно безопасной, но из-за чрезмерно сфокусированного тепла, генерируемого лазерным лучом, в операционной должны быть приняты меры предосторожности и профилактические меры для защиты пациента и медицинских работников от непреднамеренного возгорания. 30 В частности, сообщалось о пожарах, связанных с ЭТТ, при использовании неодимовых: иттрий-алюминиевого граната 31,32 и углекислого газа 33–35 лазеров, а также нового диодного лазера. 36
Исследователи изучили зажигательные характеристики различных материалов ЭТТ. 34,37–39 Стандартные трубки из красной резины и ПВХ легко воспламеняются, особенно при высоком F IO 2 и в присутствии N 2 O, но сопротивляются возгоранию, если их обернуть медной или алюминиевой фольгой. Как и ожидалось, лучше всего работают специально разработанные лазеростойкие трубки. По состоянию на 2010 год доступны 4 лазеростойкие трубки: Xomed Laser-Shield II (Medtronic ENT, Джексонвилл, Флорида), Sheridan Laser-Trach ETT (Teleflex Medical), Rusch Lasertubus ETT (Teleflex Medical) и Mallinckrodt. Laser-Flex (Ковидиен, Мэнсфилд, Массачусетс). 29
Меры предосторожности для снижения вероятности возникновения пожара, связанного с ЭТТ, включают ограничение выходной мощности лазера до самой низкой клинически приемлемой интенсивности мощности и длительности импульса с использованием минимально возможной F IO 2 (≤ 0,30, если допустимо) без закиси азота. оксид (который поддерживает горение) во время лазерного обжига и использования устойчивой к лазеру трахеальной трубки. 40–42 Рекомендуется заполнить манжету ЭТТ синим физиологическим раствором вместо воздуха, чтобы он действовал как теплоотвод и предотвращал возгорание манжеты.В случае пожара эта жидкость может погасить пламя, а краситель поможет визуально определить разрыв манжеты. 29 В трубке Laser-Flex используется система двойной манжеты. Если одна манжета разрывается от лазера, вторая продолжает работать, обеспечивая вентиляцию и предотвращая аспирацию и, что более важно, утечку вентиляционных газов с кислородом в область пламени.
Для контроля целостности гортанного нерва
Интраоперационный нейромониторинг возвратного гортанного нерва получил широкое распространение при операциях на щитовидной железе и других операциях на шее и основании черепа, которые могут привести к повреждению возвратных гортанных или блуждающих нервов. 43–46 Анатомическая близость возвратного гортанного нерва к голосовым связкам позволяет прикрепить или встроить датчики в ЭТТ и расположить их для непрерывного мониторинга активности электромиограммы голосовых связок во время операции. 47 Электромиографическая ЭТТ NIM (Xomed, Medtronic ENT) показана на рисунке 5. Синие отметки помогают правильно разместить на уровне голосовых связок, но необходимо следить за мониторингом сигнала, так как положение трубка и датчики могут двигаться, когда голова согнута. 43 Поскольку ЭТТ немного больше в диаметре, чем обычная ЭТТ, ее может быть труднее установить с помощью прямой ларингоскопии, и видеоларингоскопия может оказаться полезной. 49 Монитор целостности нервов ETT представляет собой трубку на силиконовой основе со специальной манжетой из силиконового эластомера, которая обеспечивает лучшее соответствие трахеи и уменьшает травмирование ткани трахеи. Недавний отчет описывает грыжу манжеты и последующую обструкцию дыхательных путей и пневмоторакс с этим типом трубки, 50 , хотя эти осложнения кажутся редкими.
Рис. 5.
Эндотрахеальная трубка для контроля целостности нервов. Из ссылки 48, с разрешения.
Другие модификации
Parker Flex-Tip.
Оротрахеальная и назотрахеальная фиброоптическая интубация обычно включает в себя введение фибробронхоскопа в трахею и затем вслепую продвижение предварительно нагруженной ЭТТ через эндоскоп. Этот метод был связан с осложнениями и проблемами, связанными с дизайном стандартной ЭТТ, особенно с травмой ткани и невозможностью перенаправления и прохождения через анатомические структуры. 51,52 Чтобы решить эту проблему, трубка Parker Flex-Tip (Parker Medical, Энглвуд, Колорадо) имеет мягкий, гибкий, полусферический изогнутый наконечник, направленный к центру дистального просвета трубки, а не к прямому. , жесткий, правосторонний наконечник стандартного ЭТТ (рис. 6). Изогнутый кончик охватывает оптоволоконные эндоскопы (а также бужи и обменные катетеры) более плотно, чем другие трубки, и это было связано с большей вероятностью первоначального успеха и более быстрым прохождением трубки, чем стандартная ЭТТ. 53 Во время назотрахеальной интубации Parker Flex-Tip был связан с меньшим травмированием тканей, кровотечением и болью в носу, 54,55 до тех пор, пока его скос и кончик не обращены к носовым раковинам или перегородке и не соприкасаются с ними. 52 В отчетах о клинических случаях использование Parker Flex-Tip ассоциируется с меньшим подсвязочным воздействием на стенку трахеи во время назотрахеальной интубации 56 и более легким прохождением через теплообменник бужовой трубки. 57
Рис. 6.
A: Трубка Parker Flex-Tip (слева) имеет гибкий наконечник, направленный к центру дистального просвета.Справа видна стандартная трубка. B: Трубка Parker Flex-Tip (слева) оставляет меньший зазор между трубкой и фиброскопом, чем стандартная трубка (справа) с таким же внутренним диаметром. Предоставлено Parker Medical.
Трубы армированные.
Армированные проволокой или армированные ЭТТ включают серию концентрических колец из стальной проволоки, встроенных в стенку трубы по всей ее длине. Они разработаны, чтобы сделать трубку гибкой и противостоять перекручиванию при позиционировании. Они продвигаются для использования в хирургии головы и шеи, где хирургическое позиционирование может потребовать сгибания и перемещения ЭТТ.Они также полезны для интубации через зрелую трахеостомическую стому или хирургически разделенные дыхательные пути (как при реконструкции трахеи), где гибкость трубки позволяет меньше вмешиваться в операционное поле. Несмотря на то, что эти трубки устойчивы к перегибам, они не защищены от перегибов и препятствий. 58–61 К сожалению, если трубка изогнута или изогнута, она не может вернуться к своей нормальной форме и должна быть заменена.
Труба Hunsaker Mon-Jet.
Представленный в 1994 году, Hunsaker Mon-Jet ETT представляет собой узкую совместимую с лазером трубку, предназначенную для облегчения воздействия во время хирургических вмешательств на дыхательных путях, обеспечивая канал для подсвязочной высокочастотной струйной вентиляции для поддержки газообмена. 62,63 При внешнем диаметре 4,3 мм он имеет значительно более низкий профиль, чем обычная ЭТТ для взрослых (рис. 7). Дистальный кончик окружен пластиковой клеткой, которая помогает удерживать кончик просвета в центре дыхательного пути, а не напротив слизистой оболочки. Hunsaker Mon-Jet ETT также содержит дополнительный канал для измерения давления в дыхательных путях или уровня углекислого газа. Сообщается, что осложнения составляют <6% и в основном связаны с гипоксией и гиперкарбией, связанными с струйной вентиляцией. 64,65 Из-за открытой конструкции без манжеты он не может подавать анестезирующие газы без загрязнения окружающей среды и требует использования тотальной внутривенной анестезии.
Рис. 7. Эндотрахеальная трубка Hunsaker Mon-Jet
.
Эндотрахеальная трубка LITA.
Трубка, предназначенная для ларинготрахеальной инстилляции местного анестетика, LITA ETT содержит отдельный канал для введения местного анестетика через 8 отверстий выше и 2 отверстия под манжетой. Введение местного анестетика в гортань и трахею предназначено для уменьшения раздражительности дыхательных путей, кашля и, возможно, ларингоспазма во время выхода из наркоза. 66,67 Альтернативы включают прямое нанесение местного анестетика на гортань во время ларингоскопии и заполнение манжеты нормальной ЭТТ раствором местного анестетика.
Конструкция эндотрахеальной трубки для минимизации травм, связанных с манжетой
Манжеты низкого объема высокого давления были связаны с травмой трахеи, и предполагалось, что введение манжеты HVLP минимизирует это осложнение за счет приложения безопасного давления на большей площади поверхности. Действительно, частота сообщений об осложнениях уменьшилась после введения манжеты HVLP. 13
Две модификации стандартного ЭТТ были введены в серийное производство в 1970-х годах. Одна из модификаций заключалась в замене стандартного пилотного баллона на баллон большего размера, содержащий внутренний клапан регулирования давления, который поддерживает давление внутри манжеты на уровне ~ 30 см H 2 O (рис. 8). 68 Исследования показывают, что эта система, называемая клапаном Ланца, поддерживает безопасное давление и может быть связана с уменьшением повреждения трахеи. 69,70 Трубка все еще доступна (Mallinckrodt, Neunkirchen-Seelscheid, Германия), но обычно не используется, возможно, из-за увеличения стоимости, введения других конструкций манжеты HVLP и нарушения характеристик самоуплотнения манжеты. .При использовании стандартной манжеты во время фазы вдоха PPV повышенное давление в дыхательных путях сжимает дистальный конец манжеты, вызывая увеличение давления внутри манжеты и выпячивание проксимального конца, тем самым обеспечивая хорошее уплотнение, несмотря на более высокое давление вентиляции по сравнению с с давлением внутри манжеты во время выдоха. Было показано, что системы, позволяющие автоматически быстро снижать повышающееся давление в манжете, такие как система Lanz, чрезмерно компенсируют и, возможно, допускают микроаспирацию. 71,72
Инжир.8.
Эндотрахеальная трубка низкого давления большого объема с клапаном регулировки давления Lanz (стрелка).
Другая модификация заключалась в замене воздухонаполненной манжеты на самонадувающуюся поролоновую манжету. Сообщенный Каменом и Уилкинсоном в 1971 году, он известен как трубка Бивона Фоме-Куф (Smiths Medical, Дублин, Огайо). Было показано, что он оказывает низкое давление на стенку трахеи 73,74 , но требует адаптера, чтобы обеспечить повышение давления во время PPV с повышенным давлением для предотвращения большой утечки.Изначально манжета использовалась с ЭТТ и трахеостомиями, но в настоящее время она доступна в основном для трахеостомических трубок.
Было несколько сообщений о новых конструкциях манжет, направленных на улучшение герметичности при низком давлении стенки трахеи. Манжета парашюта имела отверстия в дистальной части стенки манжеты, что позволяло синхронно надуваться во время дыхания с положительным давлением. В ранних версиях были технические проблемы с надлежащим накачиванием и недостаточной защитой от аспирации. 75–77 Нордин и Литткенс (1979) сообщили об использовании ПДКВ для поддержания надувания манжеты и продемонстрировали адекватную защиту на модели на животных, 77 , но эта концепция не получила прогресса.
Reali-Forster et al. 78 описал прототип ЭТТ (1996) с несколькими существенными отличиями от стандартного ЭТТ: (1) стенка трубки была тоньше (0,2 мм против 1,6 мм для стандартной ЭТТ) для снижения сопротивления (на 3%). –5 раз у взрослых), (2) трахеальная манжета была заменена герметизирующей системой, состоящей из 12–20 тонких слоев полиуретановой пленки в форме пончика (жабры), (3) жаберная часть находилась внутри голосовой щели и (4) ) ротоглоточный участок ЭТТ был укреплен проволокой для предотвращения перекручивания.Эту трубку сравнивали со стандартной ЭТТ из ПВХ на овце, вентилированной в течение 3 дней. Прототип ЭТТ предотвращал утечку жидкости через манжету лучше, чем стандартная манжета, и не было никаких гистологических различий в области трахеи или гортани. Позже было показано, что это связано с меньшим снижением оттока слизи из трахеи по сравнению со стандартной трубкой с манжетой. 79 О клинических испытаниях этой трубки не сообщалось.
Пакет ETT?
Текущие стратегии профилактики VAP объединяют несколько передовых методов в единое целое в попытке использовать потенциальную синергию различных научно-обоснованных усилий. 188 189 То же самое может относиться к изменению конструкции ETT. Может быть желательным включение нескольких функций, которые, как было показано, помогают снизить VAP, а также минимизировать другие осложнения, связанные с ETT. Было создано несколько прототипов этой концепции, но большинство из них не доступны на национальном уровне и не подвергались клиническим испытаниям.
PneuX ETT (Venner Medical, Сингапур) включает в себя множество инноваций и доступен в Европе (рис. 12). 190 Это прямая, гибкая, армированная проволокой трубка с небольшой силиконовой манжетой низкого давления и атравматическим наконечником.Конструкция манжеты требует давления внутри манжеты 80 см H 2 O для приложения давления 30 см H 2 O к стенке трахеи. Он не образует складок в манжете при надувании, и было показано, что он предотвращает аспирацию и работает лучше, чем стандартные манжеты в лабораторных исследованиях, на модели свиньи, у пациентов под наркозом и пациентов в критическом состоянии. 191,192 Его система SSD имеет 3 порта для повышения производительности и уменьшения травматизма тканей. Поскольку манжета очень эффективно предотвращает утечку жидкости, рекомендуется также использовать порт для промывания всего наддыхательного прохода.Антипригарное покрытие покрывает внутренний просвет, предотвращая образование биопленки. Трубка предназначена для использования с запатентованной автоматизированной системой управления манжетой, которая поддерживает постоянное давление внутри манжеты.
Рис. 12.
Эндотрахеальная трубка PneuX (ранее известная как Young Lo-Trach). Предоставлено Venner Medical.
Еще одна инновационная система — Airway Medix ETT и закрытая аспирационная система (Biovo Technologies, Тель-Авив, Израиль). ЭТТ заменяет баллонную манжету саморасширяющейся стент-подобной втулкой, которая, как утверждается, обеспечивает эффективное уплотнение без приложения чрезмерного давления на стенки трахеи (рис.13А). Выделения, которые стекают в манжету, можно аспирировать через подсвязочную аспирационную линию. Система закрытого всасывания включает механизм для распыления внутреннего просвета ЭТТ для очистки биопленки (рис. 13B). Лабораторных или клинических испытаний этого устройства не проводилось, но информация о продукте доступна в Интернете (http://www.biovo.net/airway-medix).
Рис. 13.
A: Эндотрахеальная трубка Airway Medix. B: катетерная система с закрытым отсосом. Предоставлено Biovo Technologies.
Берков:
Я должен предисловие к этому, сказав, что я консультант Teleflex, который продает новый бронхиальный блокатор под названием EZ-Blocker.Он отличается по своей конструкции тем, что имеет 2 зубца на конце блокиратора с воздушным шариком на каждом. Идея состоит в том, что вы кладете его в киль, он входит в оба бронха, и вы можете надуть любой из них в зависимости от того, с какой стороны вы хотите изолировать. Мы опробовали его в нашем учреждении, и люди остались очень довольны тем, как он работает, потому что вам не нужно беспокоиться о том, что блокирующее средство окажется на одной стороне, а не на другой. Мой комментарий заключается в том, что некоторые из проблем, с которыми мы сталкиваемся в связи с ВАП [пневмонией, связанной с вентилятором], похожи на многие вещи, которые мы изучаем: до сих пор нет единого мнения об определении ВАП.Итак, если вы свяжете все эти исследования вместе, они определят это по-разному. Это показатели лейкоцитов или это проверенный посев? Я думаю, что другая проблема заключается в том, что использование связок VAP независимо от того, используете ли вы специальную дорогостоящую эндотрахеальную трубку, действительно помогло уменьшить VAP. Я думаю, что сопротивление установке этих трубок заключается в том, что они очень дороги, и когда вы пытаетесь получить бюджетные деньги, чтобы купить ЭТТ за 10 долларов вместо ЭТТ за 1 доллар, тот факт, что в будущем это может сэкономить деньги за счет предотвращения пневмонии, не повредит. t помочь с вашей чистой прибылью.Так что я думаю, что это тоже часть проблемы, «ставим ли мы эти трубки всем пациентам или только некоторым пациентам?»
Гесс:
Одним из методов в нескольких исследованиях, которые вы показали, является использование немного более высокого уровня PEEP. Увеличивая давление в трахее, вы можете эффективно уменьшить количество микроаспирации вокруг манжеты, и я бы сказал, что это хорошо для пациента по многим причинам и не требует дополнительных затрат.
Haas:
Отличный момент.Я думаю, что цифра Занеллы и др. 1 делает это очевидным; кажется, что 5-10 см H 2 O PEEP предотвратило значительную утечку во всех трубках.
Дэвис:
Просто комментарий об ЭТТ SSD [отток подсвязочного секрета]; мы пробовали их несколько раз. Одна вещь, о которой вы не слышали, — это тот факт, что их внешний диаметр немного больше при том же внутреннем диаметре, что может усложнить эндотрахеальную интубацию. В нашем учреждении нам не нравится использовать их для интубации, потому что нам приходится вставлять трубку OD [внешний диаметр] половинного размера, а это увеличивает риск травмы гортани, травмы трахеи и нарушения проходимости дыхательных путей.
Haas:
Я слышал об этом, но, честно говоря, у меня нет практического опыта в этой ситуации.
Брэнсон:
Когда вы используете устройство CAM Rescue Cath, используете ли вы его постоянно или просто как для спасения трубки, которая, по вашему мнению, имеет признаки закупорки?
Haas:
Лично с CAM Rescue Cath это совсем не рутина; это пациент, у которого, как мы подозреваем, повышенная резистентность к ЭТТ, например, пациент, у которого проблемы с отлучением от груди, или ЭТТ применялся какое-то время, и мы видим меньшие объемы вентиляции под давлением, чем то, что, по нашему мнению, должно быть произведено для ΔP, который мы используем.Мы могли бы попробовать, чтобы увидеть, поможет ли это.
Брэнсон:
Мне интересно узнать, что скажут другие люди. У меня нет большого опыта работы с коническими манжетами, но мне кажется, что если зона уплотнения имеет меньшую площадь, то давление, оказываемое на слизистую оболочку трахеи, должно быть выше. И кто-нибудь когда-нибудь наблюдал за каким-либо долгосрочным воздействием этих трубок и повреждением трахеи?
Берков:
Я не думаю, что на сегодняшний день есть какие-либо исследования, потому что эти лампы слишком новые.Я знаю, что многие компании, разрабатывающие эти трубки, смотрят, какая форма манжеты лучше всего и какое давление создается. Проблема в том, что даже если вы поместите их в свиней или манекенов, это на самом деле не имитирует то, как они сидят в трахее человека, и каждый человек немного отличается. К сожалению, на этот вопрос действительно сложно ответить. Другая проблема заключается в том, что мы вводим эти трубки пациентам, которые, как мы думаем, будут интубированы в долгосрочной перспективе, так это манжета? Травма трахеи вызывает сама трубка? Мы этого тоже не знаем.
Брэнсон:
По предварительным данным, 2,3 во время эндотрахеальной интубации повреждение было не на месте манжеты, а на участке тяжей с кривизной трубки, где появляется большая часть гранулематозной ткани. Я не уверен, что проблема в манжете; для меня это имеет смысл с инженерной точки зрения. Это похоже на нагрузку: если я положу весь вес на небольшую площадь, а не на большую, давление должно быть больше при том же весе.
Haas:
Право. Я думаю, что в верхней части сужающейся манжеты она все еще оказывает давление, но есть также складки на манжете, поэтому жидкость течет в эту точку. Но я не видел исследования, в котором изучали бы давление по длине манжеты, чтобы увидеть, было ли оно выше в зоне герметизации, чем над ней. Зона герметизации подразумевает зону без складок, не обязательно единственную область, которая прилегает к трахее.
Брэнсон:
Кто-нибудь регулярно использует трубки SSD в своем учреждении?
Гесс:
Я думаю, что это хороший пример эффективности по сравнению с эффективностью.Итак, вы проводите РКИ [рандомизированное контролируемое исследование] и тщательно изучаете все его аспекты; это снижает показатель VAP. Но затем, когда вы откроете это сообществу, вы столкнетесь с проблемами, когда всасывающий порт блокируется, вам нужно использовать большую ЭТТ, и у вас будет больше охриплости после экстубации и так далее.
Наполитано:
Карл, прекрасная презентация. Трубка SSD действительно проблематична, поскольку в случае ее выхода из строя классический медперсонал должен подойти к постели и попытаться очистить ее.Традиционно они промывают его физиологическим раствором, который отправляет больше бактерий в дыхательные пути. Мы отказались от их использования. Одна из важных вещей, которые следует помнить о VAP, заключается в том, что, хотя определение проблематично, мы знаем, что с использованием определения CDC [Центры по контролю и профилактике заболеваний] по всей стране показатели заметно снижаются во всех отделениях интенсивной терапии для взрослых; они сокращаются до 1–3 / 1000 дней вентиляции легких. Чрезвычайно низкий. Интересно, что резервуар для ВАП находится в трех хирургических отделениях интенсивной терапии: травматическом, ожоговом и неврологическом.А в нервной системе это в основном ранняя трахея, поэтому у пациентов с неврологическими нарушениями все переходят на раннюю трахею. Значит, резервуар действительно находится в пострадавших от травм и ожогов. Мы используем набор ВАП: приподнятое изголовье кровати, SBT [проба самопроизвольного дыхания], попытки экстубации, ранние испытания отлучения и хлоргексидин в задней части глотки. После того, как вы все это сделаете, частота будет снижена с прежних 12–15 / 1000 дней на ИВЛ до 3–6 / 1000 дней на ИВЛ. Проблема с использованием SSD-трубок у пациентов с травмами или ожогами заключается в том, что все они интубированы либо на догоспитальном этапе, либо в отделении неотложной помощи, и интубируются очень быстро.Попытка перейти на SSD ETT в этой группе пациентов с высоким риском становится проблематичной, потому что вам, возможно, придется экстубировать и повторно интубировать. Это становится действительно проблематичным, особенно если у них ушибы легких, гипоксемия, высокое ПДКВ или другие проблемы, затрудняющие повторную интубацию, например, ожоговый пациент, который ходит туда и обратно в операционную [операционную] для трансплантации. Просто так сложно попытаться выяснить, для кого использовать SSD ETT и для кого использовать специализированные лампы, даже если не было никакой разницы в расходах.Я думаю, что некоторые из этих исследований плохо контролировали другие факторы, которые, как мы знаем, могут снизить ВАП; они просто изучили эту единственную стратегию. Это очень сложная область для понимания.
Гесс:
Отчеты
VAP в Национальную сеть безопасности здравоохранения исчезли, и теперь это VAE [события, связанные с аппаратом ИВЛ]. Частично причина этого в том, что есть некоторый вопрос относительно того, действительно ли снизились показатели VAP, или мы все сделали гораздо лучшую работу по манипулированию определениями наблюдения.Я не совсем уверен, что ставки VAP упали. Некоторые отделения интенсивной терапии сообщают о нулевом уровне ВАП, но уровень использования антибиотиков в них не изменился. Может быть, это потому, что мы лучше работаем со стратегиями профилактики ВАП, а может быть, нет.
Рамачандран:
Могу ли я переключить обсуждение на трубку NIM [монитор целостности нервов]? Несколько комментариев о трубке NIM, которую мы используем для хирургии щитовидной и паращитовидной железы. Предостережение: у него очень высокий коэффициент трения, и это гибкая трубка, поэтому часто им нравится помещать ее под прямой обзор с помощью GlideScope.Когда вы это делаете, иногда бывает трудно разместить, потому что это большая гибкая трубка, очень большая трубка. В одном недавнем случае мы использовали эластичный буж десны для интубации, и когда трубка NIM продвигалась, она втягивала буж вместе с трубкой, вызывая повреждение трахеи: просто то, что нужно запомнить с этими трубками NIM. Наш опыт работы с трубками LITA [ларинготрахеальная инстилляция местных анестетиков] также весьма неоднозначен. Эти трубки не должны иметь утечек, но очень часто они имеют утечки, когда вы их устанавливаете.Я не знаю, какие впечатления можно получить от этих трубок. Довольно неприятно размещать эти трубки для предотвращения кашля в конце процедуры перед экстубацией, но они начинают протекать во время процедуры, потому что отверстия под манжетой совпадают с отверстиями над манжетой. Хотя вы можете закрыть отверстие для инъекции, давления в дыхательных путях достаточно, чтобы вы потеряли немного воздуха через этот канал. Это может быть довольно неприятно во время операции.
Пусто:
Что касается двухпросветных эндотрахеальных трубок: они, очевидно, больше, жестче и более склонны вызывать повреждение дыхательных путей — явление, которое довольно хорошо задокументировано.Большинство из этих травм являются незначительными, но могут возникнуть очень серьезные травмы трахеи / бронхов. До недавнего времени не существовало эквивалента пробирки Parker Flex-Tip для видов с двумя просветами. Я просто хочу упомянуть недавнее дополнение к арсеналу: двухпросветную трубку с силиконовым эндобронхиальным компонентом. Он более конический и предназначен для более легкого прохождения через вводное устройство. По крайней мере, это может вызвать меньше травм трахеи / бронхов; Я пока не видел данных по этому поводу, но, надеюсь, они появятся.
Берков:
Мы используем много пробирок NIM в нашем учреждении для хирургии щитовидной железы. Мы почти всегда вводим их с помощью видеоларингоскопии, чтобы все в комнате могли видеть правильное размещение трубки NIM, потому что вам нужно выстроить трубку в правильном направлении на голосовых связках, чтобы получить идеальную стимуляцию во время сеанса. Они также больше стандартных ЭТТ, поэтому нам часто приходится уменьшать размер трубки. Они действительно вызывают больше боли в горле, чем обычная ЭТТ.Я просто хочу отметить, что если вы посмотрите литературу по отоларингологической хирургии, касающуюся результатов использования этих трубок, на сегодняшний день нет исследований, которые действительно показали бы значительную разницу в исходе или частоте повреждения нервов с помощью этих трубок. Итак, мы используем их, хотя нет никаких доказательных данных, показывающих, что это имеет значение.
Коллинз:
В целом меня беспокоят медицинские продукты, разработанные производителем, которые поставляются медицинскому сообществу без тщательной проверки или научных данных, подтверждающих эффективность или действенность.Я не могу вспомнить никаких данных, которые показывают, что лампы NIM дают какие-либо существенные преимущества. В нашем учреждении мы используем их время от времени, исходя из предпочтений хирурга. Это всего лишь один пример технологии, которую необходимо лучше изучить и рассмотреть в литературе, и я не знаю, хорошо ли мы поработали. Существует так много новых инструментов и устройств, которые продолжают разрабатываться так быстро, что научным исследованиям трудно опережать технологические достижения, обусловленные рыночными возможностями.
Наполитано:
У нас было несколько случаев с армированными проволокой трубками для ЛОР [отоларингологической] хирургии, когда они приходили в операционную с этими трубками. Когда они просыпаются, они кусаются, и это восстанавливает трубы и препятствует их прохождению. Должно ли быть стандартной практикой, когда эти трубки извлекаются и повторно интубируются перед выходом из операционной? Иногда есть предсказание, что их просто интубируют в течение ночи, но тогда у нас возникают проблемы посреди ночи или день или два спустя с обструкцией дыхательных путей.
Берков:
Да, у нас было более одного случая с анодными трубками, используемыми по запросу хирурга для конкретных случаев, и у нас был один поставщик, который любил использовать их с интубацией Булларда. На самом деле теперь у нас есть политика, согласно которой, если вы используете двухпросветную трубку или нестандартную ЭТТ, такую как анодная трубка, в операционной, вы должны заменить ее перед переходом в отделение интенсивной терапии, если вы собираетесь оставить пациента интубированным. Двухпросветные трубки, как правило, легче закупориваются, а наличие нескольких портов является сложной задачей для персонала интенсивной терапии.Итак, у нас есть политика, согласно которой, если вы вставляете специальную трубку, вы должны ее заменять, и это действительно снижает уровень наших осложнений.
Рандомизированное контрольное исследование, сравнивающее потерю сопротивления шприца и пальпацию пилотного баллона
Предпосылки . Как недостаточное, так и чрезмерное накачивание манжет эндотрахеальной трубки может нанести значительный вред пациенту. Оптимальной техникой для установления и поддержания безопасного давления в манжете (20–30 см вод. Ст. 2 O) является манометр давления в манжете, но он не широко доступен, особенно в условиях ограниченных ресурсов, где его использование ограничено стоимостью приобретения и обслуживания. .Поэтому специалисты по анестезии обычно полагаются на субъективные методы оценки безопасного давления в эндотрахеальной манжете. Это исследование было направлено на определение эффективности метода шприца потери сопротивления при оценке давления в эндотрахеальной манжете. Методы . Это было рандомизированное клиническое испытание. Мы набрали взрослых пациентов, которым была назначена общая анестезия для плановой операции в больнице Мулаго, Уганда. Участники исследования были рандомизированы для оценки давления в эндотрахеальной манжете либо по потере шприца с сопротивлением, либо по пилотной баллонной пальпации.Измеренные давления регистрировались. Результатов . Было проанализировано сто семьдесят восемь пациентов. 66,3% (59/89) пациентов в группе потери резистентности имели давление в манжете в рекомендованном диапазоне по сравнению с 22,5% (20/89) при пилотной баллонной пальпации. Это было статистически значимо. Заключение . Шприцевой метод потери сопротивления превосходил пилотную баллонную пальпацию при введении давления в рекомендованном диапазоне. Этот метод представляет собой реальный вариант для надувания манжеты.
1. Предпосылки
Эндотрахеальные трубки с манжетами (ЭТТ) большого объема с манжетами (ЭТТ) являются стандартом защиты дыхательных путей. Однако у них есть потенциальные осложнения [1–3]. Недостаточная инфляция увеличивает риск утечки воздуха и аспирации желудочного и орального глоточного секрета [4, 5]. Было показано, что давление в манжете менее 20 см вод. Ст. 2 O предрасполагает к аспирации, которая по-прежнему является основной причиной заболеваемости, смертности, продолжительности пребывания в стационаре и стоимости стационарного лечения, как показало исследование NAP4 UK.В этой когорте аспирация оказалась на втором месте по частоте серьезных событий, связанных с дыхательными путями [6].
С другой стороны, чрезмерная инфляция может вызвать катастрофические осложнения. Было продемонстрировано, что за пределами 50 см вод. Ст. 2 O существует полная преграда кровотоку к тканям трахеи. Было показано, что это вызывает тяжелые поражения трахеи и осложнения [7, 8]. Однако более распространены менее серьезные осложнения, такие как дисфагия, охриплость голоса и боль в горле [9–11]. Существует ряд стратегий, которые были разработаны для снижения риска аспирации, но наиболее важным из них является постоянный контроль давления в манжете.
Для достижения оптимального давления в манжете ЭТТ 20–30 см вод. Ст. 2 O [3, 8, 12–14], манжеты ЭТТ следует накачивать с помощью манометра [15, 16]. Однако их приобретение и обслуживание во многих операционных является чрезмерно дорогостоящим, и поэтому многие провайдеры анестезии прибегают к субъективным методам, таким как пилотная баллонная пальпация (PBP), которая неэффективна [1, 2, 16–20]. Альтернативные, более дешевые методы, такие как проверка на минимальную герметичность, не требующую специального оборудования, дали противоречивые результаты.
Было показано, что более новый метод, метод пассивного высвобождения, хотя и имеет ограничения, позволяет лучше оценивать давление в манжете [21–24]. Этот метод был реализован с помощью модифицированного шприца эпидурального пульсатора [13, 18], одноразового шприца объемом 20 мл и, в последнее время, шприца потери сопротивления (LOR) [21, 23, 24]. По сравнению с манометром с манжетой было бы дешевле приобрести и поддерживать шприц потери сопротивления, особенно в условиях ограниченных ресурсов.
Наше исследование было направлено на изучение эффективности потери шприца сопротивления в хирургической популяции под общей анестезией.Давление в манжете ЭТТ будет измеряться манометром после оценки либо методом PBP, либо методом LOR. Нашей вторичной целью было определить частоту жалоб на дыхательные пути послеэкстубации у пациентов, у которых давление в манжете было скорректировано до 20–30 см вод. Ст. 2 O или 31–40 см вод.
2. Материалы и методы
2.1. Дизайн и условия исследования
Это слепое рандомизированное контрольное исследование в параллельных группах было проведено в Национальной специализированной больнице Мулаго, Уганда.Больница имеет 1500 коек, 16 операционных и 90 хирургических операций в день. Анестезиологические услуги предоставляются поставщиками различных уровней, включая врачей-анестезиологов (анестезиологов), ординаторов и нефизиков-анестезиологов (анестезиологов и студентов-анестезиологов). В первые годы обучения все слушатели проводят анестезию под непосредственным наблюдением. Однако в более поздние годы они могут проводить анестезию самостоятельно или под удаленным наблюдением.
2.2. Популяция исследования
Мы включили взрослых пациентов класса I – III по ASA, которым была назначена общая анестезия с интубацией трахеи для плановой хирургической операции. Были исключены все пациенты с любым из следующих состояний: известные или ожидаемые аномалии трахеи гортани или травмы дыхательных путей, ранее существовавшие симптомы дыхательных путей, пациенты, перенесшие лапароскопическую и челюстно-лицевую хирургию, а также пациенты, которые, как ожидается, будут интубированы после периода операционной.
2.3.Рандомизация, ослепление и включение
После скрининга участники были распределены либо в группу PBP, либо в группу LOR с использованием блочной рандомизации, достигая соотношения распределения 1: 1. Последовательность распределения была сгенерирована интернет-приложением со следующими входными данными: девять наборов несортированных последовательностей, каждая из которых содержит двадцать уникальных номеров распределения (1–20). Номера 1–10 были обозначены LOR, а номера 11–20 — PBP. Последовательность распределения была скрыта от исследователя, вставив ее в непрозрачные конверты (по часам) до момента вмешательства.
Во время вмешательства исследователь извлек следующий доступный конверт, в котором была указана группа вмешательства, из следующего доступного конверта блока и передал его помощнику исследователя. Пациент был единственным человеком, не имеющим отношения к группе вмешательства.
Провайдерами анестезии были врачи-анестезиологи (анестезиологи или ординаторы) или нефизики (анестезиолог или студент анестезиолога). Студенты находились под наблюдением старшего анестезиолога или анестезиолога.
2.4. Размер выборки
Для выявления 15% разницы между группами PBP и LOR было подсчитано, что по крайней мере 172 пациента должны быть уверены на 80% в том, что пределы 95% двустороннего интервала включают разницу.
2,5. Вмешательство и анестезиологическая техника
Каждого пациента отвезли в операционную и перевели на операционный стол. В соответствии со стандартами больницы были прикреплены основные стандартные мониторы. Была размещена внутривенная канюля с широким отверстием (16 или 18-G) для введения лекарств и жидкостей.
Затем пациента преоксигенировали 100% кислородом и вызывали общую анестезию с помощью комбинации препаратов, выбранных анестезиологом. К ним относятся средство для внутривенной индукции, опиоид и миорелаксант. Все пациенты получали либо суксаметоний (2 мг / кг, максимум 100 мг для облегчения ларингоскопии), либо цисатракурий (0,15 мг / кг для длительного расслабления мышц), и им было предоставлено оптимальное время до интубации. С помощью ларингоскопа была проведена интубация трахеи, подтверждено положение ЭТТ и зафиксировано лентой в течение 2 мин.Размер ETT (POLYMED Medicure, Индия) был выбран поставщиком анестезиологической помощи. Когда голова пациента находилась в нейтральном положении, анестезиолог накачал манжету ЭТТ воздухом с помощью шприца на 10 мл (BD Discardit II). Ассистент-исследователь (не специалист по анестезиологии) зачитал группу пациента и выполнил одну из следующих процедур. Группа PBP (активный компаратор): в этой группе анестезиологу было предложено уменьшить или увеличить давление в манжете ETT путем надувания воздуха или спуска пилотного баллона с помощью шприца на 10 мл (BD Discardit II), одновременно пальпируя пилотный баллон до точки, подходящей для пациента.По достижении этой точки шприц на 10 мл отсоединяли от пилотного баллона и прикрепляли манометр с манжетой (VBM, Medicintechnik, Германия. Точность -2 см вод. Ст. 2 O). Показания давления VBM были записаны научным сотрудником. Группа LOR (экспериментальная): в этой группе научный сотрудник прикрепил к пилотному баллону пластиковый шприц с защитой от скольжения Люэра (BD Epilor, США) на 7 мл, содержащий воздух. Затем манжета была ненадолго переполнена через пилотный баллон, и поршень шприца, потерявший сопротивление, пассивно оттягивался назад до тех пор, пока он не прекратился.Этот момент был замечен научным сотрудником и засвидетельствован врачом, оказывающим анестезиологическую помощь. Затем отсоединяли шприц потери сопротивления, присоединяли манометр VBM и записывали показания давления. Регулировка давления в манжете: в обеих руках очень высокое и очень низкое давление было отрегулировано в соответствии с рекомендацией комитета по этике. В случае очень низкого показания давления (ниже 20 см вод. Ст. 2 O) давление в манжете ЭТТ должно быть отрегулировано до 24 см вод. Ст. 2 O с помощью манометра.С другой стороны, высокое давление в манжете выше 50 см вод. Ст. 2 O было снижено до 40 см вод. Ст. 2 О.
Кроме того, в конце измерения давления в обеих группах манометр был отсоединен, дыхательный контур был присоединен к ЭТТ, и вентиляция была запущена. Пациент находился на изофлуране (1–1,8%) в смеси со 100% кислородом со скоростью 2 л / мин. Анестезия продолжалась без дополнительной регулировки давления в манжете ЭТТ до конца случая. Закись азота и медицинский воздух не использовались, так как эти агенты отсутствуют в этой больнице.Всем пациентам, получавшим недеполяризующие миорелаксанты, в конце операции назначали неостигмин 0,03 мг / кг и атропин 0,01 мг / кг.
2.6. Первичный результат
Показание давления в манжете манометра VBM было записано научным сотрудником. Специалисты по анестезиологической помощи принимали участие более одного раза в течение семи месяцев исследования.
2.7. Вторичный результат
Пациенты наблюдались и опрашивались только один раз через 24 часа после интубации на предмет наличия кашля, боли в горле, дисфагии и / или дисфонии.Только двое из четырех научных сотрудников обследовали пациентов после операции, и они не знали о группе вмешательства. Этот результат сравнивали между пациентами с давлением в манжете от 20 до 30 см вод. Ст. 2 O и пациентами от 31 до 40 см вод. Ст. 2 O после начальной коррекции давления в манжете.
2,8. Управление данными
Все данные дважды вводились в программное обеспечение EpiData версии 3.1 (Ассоциация EpiData, Оденсе, Дания), со встроенными проверками диапазона, согласованности и валидации для облегчения очистки данных.Данные были экспортированы и проанализированы с использованием программного обеспечения STATA версии 12 (StataCorp Inc., Техас, США).
Категориальные данные представлены в табличной, графической и текстовой формах и разделены на группы PBP и LOR. Для категориальных данных использовался критерий хи-квадрат. Непрерывные данные представлены в виде среднего значения со стандартным отклонением и сравнивались между группами с использованием теста t для выявления каких-либо значительных статистических различий.
Величина воздействия на первичный результат была рассчитана для 95% доверительного интервала с использованием теста t для разницы средних групп.Был использован метод анализа намерения лечить, и основным представляющим интерес результатом была пропорция давления в манжете в диапазоне 20–30 см вод. Ст. 2 O в каждой группе.
Для вторичного исхода частота жалоб была рассчитана для пациентов с давлением в манжете от 20 до 30 см вод. Ст. 2 O и от 31 до 40 см вод. Ст. 2 O.
2.9. Совет по управлению безопасностью данных
В состав Совета по управлению безопасностью данных (DSMB) входят анестезиолог, статистик и член SOMREC IRB, которые будут проинформированы о любом неблагоприятном событии.Исследование будет прекращено, если 5% субъектов исследования в одной группе исследования испытали нежелательное явление, связанное с исследуемыми вмешательствами, как определено DSMB, или если значение <0,001 было получено при промежуточном анализе, выполненном на полпути к количеству пациентов. Ни одно из этих требований не было выполнено при промежуточном анализе.
2.10. Этические соображения
Исследование было одобрено Комитетом по исследованиям и этике медицинского факультета Университета Макерере и зарегистрировано по адресу http: // www.Clinicaltrials.gov (NCT02294422). Все пациенты дали информированное письменное согласие до начала операции.
3. Результаты
3.1. Исходные характеристики
С августа 2014 г. по февраль 2015 г. в исследование было включено 178 пациентов с равным распределением между группами, как показано на диаграмме CONSORT на Рисунке 1.
В исследование было включено больше пациентов женского пола (76,4%). Кроме того, большинство пациентов были моложе 50 лет (76,4%). Исследуемые группы были похожи по полу, возрасту и размеру ЭТТ (таблица 1).
Переменная Пальпация пилотного баллона ( n = 89) Потеря сопротивления ( n = 89) Итого Возрастная группа (лет) Среднее (sd, min-max) 42,3 (15,6, 19–89) 42,6 (15,2, 18–78) — 0.19 Пол, n (%) Женский 62 (69,7) 74 (83,1) 136 (76,4) 0,034 Муж. 15 (16,9) 42 (23,6) — Размер ETT в мм, n (%) 6,5 7 (7,9) 9 (10,1) 9 (10,1) (8,99)
— 7,0 38 (42.7) 34 (38,2) 72 (40,45) — 7,5 33 (37) 45 (50,6) 78 (43,82) 0,028 6 (6,7) 1 (1,1) 7 (3,93) — 8,5 5 (5,7) 0 (0) 5 (2,81) — 1 909 Продолжительность интубации в часах, n (%)
≤1 28 (31.2) 17 (19,1) 45 (25,3) — 1-2 42 (47,2) 46 (51,7) 88 (49,4) — > 2 19 (21,6) 26 (29,2) 45 (25,3) 0,14 Уровень провайдера, n (%) Резидент 28 (31952) 72 (31,5) 80,9)
100 (56,2) — AO 51 (57.3) 10 (11,2) 61 (34,3) — Студенты АО 2 (2,2) 3 (3,4) 5 (2,8) — анестезиолог 8 (9.0) 4 (4.5) 12 (6.7) — Резидент-анестезиолог, анестезиолог. 3.2. Давление в манжетах ЭТТ
Как правило, доля манжет ЭТТ, накачанных до рекомендованного давления, была меньше в группе ПБП — 22.5% (20/89) по сравнению с группой LOR — 66,3% (59/89) со статистически значимой положительной средней разницей 0,47 при значении <0,01 (0,343–0,602). Также следует отметить, что большинство манжет в группе PBP были накачаны до давления, которое превышало рекомендуемый диапазон в группе PBP, и 51% достигнутого давления в манжете пришлось отрегулировать по сравнению с только 12% в группе LOR (Таблица 2). .
Диапазоны давления в манжете, N (%) Метод <20 20–30 31–40 ) Пропорция скорректирована PBP 8 20 18 43 51 (28.9) 51 (57,3) LOR 11 59 18 1 27 (5,8) 12 (13,5) те <20 и> 40 регулировались манометром. Распределение давления в манжете (нескорректированное), достигнутое разными поставщиками медицинских услуг, показано на Рисунке 2. Разница в количестве интубаций, выполненных поставщиками различного уровня, огромна: пациенты-анестезиологи и анестезиологи выполняют почти все интубация и первоначальная оценка давления в манжете.
3.3. Постэкстубационные симптомы со стороны дыхательных путей
Общее количество пациентов, у которых наблюдался хотя бы один постэкстубационный симптом со стороны дыхательных путей, составило 113, что составляет 63,5% от всех пациентов. Частота жалоб на проходимость дыхательных путей послеэкстубации через 24 часа была ниже у пациентов с давлением в манжете, установленным в диапазоне 20–30 см вод. Ст. 2 O, 57,1% (56/98) по сравнению с пациентами, у которых давление в манжете было отрегулировано до 30–30. 40 см вод. Ст. 2 Диапазон O, 71,3% (57/80). Однако это не было статистически значимым (значение 0.053) (таблица 3).
Жалоба, n (%) Все участники, N = 178 20–30 смH 2 O, N = 40 смH 2 O, N = 80 значение Минимум один 113 (63,5) 56 (57,1) 57 (71,2) Нет 65 (36.5) 42 (42,9) 23 (28,8) — При кашле Да 45 (25,3) 17 (17,3) 28 (35952) 0,07 Нет 133 (74,7) 81 (82,7) 52 (65,0) — С дисфагией (8,0) 8,2) 6 (7,5) 0.87 Нет 164 (92,0) 90 (91,8) 74 (92,5) — С дисфонией ( ) 14,3) 2 (2,5) 0,029 Нет 162 (91,0) 84 (85,7) 78 (97,5) — с болью в горле Есть 89 (50.0) 42 (42,9) 47 (58,7) 0,035 Нет 89 (50,0) 56 (57,1) 33 (41,3) 909 4. Обсуждение
4.1. Популяция исследования
Мы провели одинарное слепое рандомизированное контрольное исследование для оценки шприцевого метода LOR в соответствии с рекомендациями CONSORT (контрольный список CONSORT представлен в качестве дополнительных материалов, доступных здесь).
В исследуемой больнице больше женщин, подвергающихся плановым хирургическим вмешательствам под общим наркозом, по сравнению с мужчинами. Кроме того, в течение периода исследования более 90% анестезиологической помощи в этой больнице предоставлялось специалистами по анестезиологии и анестезиологами. Специалисты по анестезиологии обеспечивают более 80% анестетиков в Уганде.
4.2. Давление в манжете ЭТТ
Первичным результатом исследования было определение доли давлений в манжете в оптимальном диапазоне для каждой группы.Для этого результата использовалось исходное нескорректированное давление в манжете любого метода. При рассмотрении этого первичного результата доля шприцевого метода LOR была значительно выше, чем у метода PBP. Это добавляет к растущему количеству доказательств в поддержку использования шприца LOR для оценки давления в манжете ЭТТ. Имеются данные об использовании метода шприца LOR для введения давления в манжете ЭТТ [21, 23, 24], но исследования в периоперационной популяции скудны. В нашем исследовании 66.3% значений давления в манжете ЭТТ, оцененных с помощью шприца LOR, находились в оптимальном диапазоне. Ким и его коллеги, которые оценивали этот метод в отделении неотложной помощи, в своем исследовании обнаружили еще более высокий процент давления в манжете в «нормальном диапазоне» (22–32 см вод. Ст. 2 O). В другом исследовании, использующем нечеловеческие модели трахеи и более широкий диапазон (15–30 см вод. Ст. 2 O) в качестве оптимального, все давления в манжете находились в оптимальном диапазоне [21]. Однако трудно экстраполировать эти результаты на человеческую популяцию, поскольку риск аспирации желудочного содержимого равен нулю при работе с моделями по сравнению с пациентами.
Существует относительно небольшой риск получения давления в манжете ЭТТ менее 30 см вод. Ст. 2 O при использовании метода шприца LOR [23, 24], 12,4% от текущего исследования. Во-вторых, этот метод все еще зависит от поставщика, поскольку они решают, когда исчезнет недостаток плунжера. В этом исследовании были приняты меры предосторожности, чтобы избежать преждевременного отсоединения шприца потери сопротивления.
Метод PBP, хотя и широко используется в операционных, неоднократно демонстрировал, что давление в манжете выходит за пределы оптимального диапазона (20–30 см вод. Ст. 2 O) [2, 3, 25].Результаты этого исследования согласуются с 25,3% значений давления в манжете в оптимальном диапазоне после оценки методом PBP. Однако следует отметить, что некоторые из этих исследований были проведены в различных условиях (отделения неотложной помощи) и на разных типах пациентов (пациенты неотложной помощи) врачами с разным опытом [2].
Еще один жизнеспособный аргумент — использовать более прагматичное решение для предотвращения чрезмерно высокого давления в манжете путем надувания манжеты до тех пор, пока при аускультации не будет обнаружена утечка воздуха.Этот метод дешев и воспроизводим, и, вероятно, позволит оценить давление в манжете в пределах нормального диапазона. Возможно, шприцевой метод LOR необходимо сравнить с методом «отсутствие утечки воздуха при аускультации».
Это исследование показывает, что метод шприца LOR лучше оценивает давление в манжете в оптимальном диапазоне по сравнению с методом PBP, но все же уступает по сравнению с манометром в манжете. В странах с низким и средним уровнем дохода стоимость приобретения (250–300 долларов США) и обслуживания манометра по-прежнему остается непомерно высокой.
4.3. Постэкстубационные жалобы в дыхательных путях
Вторичной целью исследования была оценка жалоб в дыхательных путях у тех, у кого давление в манжете было в оптимальном диапазоне (20–30 см вод. Различия в частоте болей в горле и дисфонии были статистически значимыми, а в отношении кашля и дисфагии — нет. Общая тенденция предполагает увеличение частоты жалоб на проходимость дыхательных путей послеэкстубации у пациентов, у которых давление в манжете было скорректировано до 31-40 см вод. Ст. 2 O, по сравнению с пациентами, у которых скорректировано давление 20–30 см вод.Однако это не было статистически значимым (значение 0,052).
Учитывая, что это был вторичный результат, возможно, что размер выборки был небольшим, что привело к недооценке частоты жалоб на проходимость дыхательных путей послеэкстубации между группами. Однако возможно, что эти результаты имеют клиническое значение.
Жалобы, искаваемые в этом исследовании, включали боль в горле, дисфагию, дисфонию и кашель. Они были взяты из обзора послеоперационных проблем с дыхательными путями [26] и были определены следующим образом: боль в горле, постоянная боль в горле (которая может быть легкой, умеренной или сильной), дисфагия, нескоординированное глотание или неспособность глотать или есть, дисфония, охриплость или изменение голоса и кашель (определяется по дискомфортному, сухому раздражению в верхних дыхательных путях, ведущему к кашлю).Все эти симптомы впервые появились после экстубации.
Существует мнение, что поддержание низкого давления в манжете ЭТТ снижает частоту жалоб на проходимость дыхательных путей послеэкстубации [11].
Предыдущие исследования показали, что частота постэкстубационных симптомов со стороны дыхательных путей варьируется от 15% до 94% в различных исследуемых популяциях [7, 9, 11, 27] и может зависеть от используемого метода интервью, такого как тот, который использовался в наше исследование (да / нет вопросы). В этом исследовании не было возможности оценить связанные факторы, но есть предположения, что уровни анестезиологов с различным набором навыков и техникой при прямой ларингоскопии могут быть связаны с высокой частотой осложнений.Однако это может зависеть от конкретного сайта.
5. Заключение
Хотя это было слепое одноцентровое исследование, результаты предполагают, что метод шприца LOR превосходит PBP при введении давления в оптимальном диапазоне.
Высокая частота жалоб на проходимость дыхательных путей послеэкстубации в этом исследовании, скорее всего, связана с конкретной ситуацией, но с которой могут быть связаны другие страны с ограниченными ресурсами.
Мы рекомендуем использовать манометр с манжетой, когда это возможно, и метод LOR как приемлемый вариант.В качестве альтернативы следует искать и оценивать более дешевые воспроизводимые методы, такие как испытание на минимальную утечку, ограничивающее чрезмерно высокое давление в манжете.
Сокращения
ETT: Эндотрахеальная трубка PBP: Пилотный баллонный пальпатор LOR: ASAHesus Доступ к данным
Наборы данных, проанализированные в ходе текущего исследования, доступны у соответствующего автора по разумному запросу.
Этическое одобрение
Исследование было одобрено Колледжем медицинских наук Университета Макерере, Комитетом по этике медицинских исследований (SOMREC), Секретариатом Колледжа медицинских наук Университета Макерере, Зданием клинических исследований, Координационным бюро исследований, P.O. Box 7072, Кампала, Уганда (электронная почта: [email protected]; [email protected]). Информированное согласие было запрошено у всех участников.
Раскрытие информации
Эта работа была представлена (и позже опубликована) на 28-м конгрессе Европейского общества интенсивной медицины, Берлин, Германия, 2015 г., в качестве резюме.Доступ к плакату можно получить, перейдя по ссылке: https://pdfs.semanticscholar.org/c12e/50b557dd519bbf80bd9fc60fb9fa2474ce27.pdf.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Вклад авторов
Фред Буламба, Эндрю Кинту, Артур Квизера и Артур Квизера отвечали за концепцию и дизайн, интерпретацию данных и составление рукописи. Чарльз Коджо, Агнес Вабуле и Нодрин Аюпо отвечали за набор пациентов, сбор и анализ данных.Все авторы прочитали и одобрили рукопись.
Благодарности
Авторы хотели бы поблагодарить г-жу Марту Накиранду, бакалавра гуманитарных наук в области образования, Университет Макерере, Уганда, за ее помощь в редактировании этой рукописи.



 1 to No: 7–8): 1–4.
1 to No: 7–8): 1–4./HI-LO-640x500.jpg) Curr. Opin. Anaesthesiol. 2013; 26(1): 1–5.
Curr. Opin. Anaesthesiol. 2013; 26(1): 1–5. E., Gorobets E.S. Perioperative epidural analgesia in lung surgery in low functional respiratory reserve patioents. Anesteziologiya i reanimatologiya. 2015; 60(6): 43–46. (In Russ)]
E., Gorobets E.S. Perioperative epidural analgesia in lung surgery in low functional respiratory reserve patioents. Anesteziologiya i reanimatologiya. 2015; 60(6): 43–46. (In Russ)] Затем манжета, находящаяся вблизи дистального конца трубки, раздувается воздухом, чтобы обеспечить правильное расположение трубки и защитить дыхательные пути от крови, рвоты и различных выделений.
Затем манжета, находящаяся вблизи дистального конца трубки, раздувается воздухом, чтобы обеспечить правильное расположение трубки и защитить дыхательные пути от крови, рвоты и различных выделений.
 Если это останется незамеченным, недостаток кислорода в организме может привести к повреждению мозга, остановке сердца или смерти.
Если это останется незамеченным, недостаток кислорода в организме может привести к повреждению мозга, остановке сердца или смерти.