Инфекционные болезни — ГБУЗ НО «Городская больница № 47 Ленинского района»
Профилактика гриппа и острых респираторных вирусных инфекций (ОРВИ)
Ежегодно в осенне-зимний период активизируется циркуляция вирусов гриппа и других респираторных вирусов, которые быстро передаются от человека к человеку воздушно-капельным путем, вызывая массовую заболеваемость населения вплоть до ее эпидемического уровня. Грипп и ОРВИ относятся к числу наиболее массовых инфекционных заболеваний, на их долю ежегодно приходится до 90-95% в структуре регистрируемой инфекционной заболеваемости. По данным статистических наблюдений каждый взрослый человек в среднем в год болеет 2 раза респираторными инфекциями, школьник – 3 раза, ребенок дошкольного возраста – 6 раз.
Что нужно знать о гриппе и ОРВИ:
Грипп – это острое инфекционное заболевание, с коротким инкубационным периодом, вызываемая вирусами типов А, В и С, протекающая с развитием интоксикации и поражением эпителия слизистой оболочки верхних дыхательных путей, чаще трахеи. Заболевание склонно к быстрому и глобальному распространению, наиболее опасным осложнением гриппа является внебольничная пневмония, которая может стать причиной неблагоприятного исхода заболевания. Особенно опасен грипп для лиц, страдающих хроническими заболеваниями сердечно-сосудистой, дыхательной систем, сахарным диабетом, ожирением. Заболевание гриппом у таких людей может привести к тяжелым осложнениям. Заболевание гриппом детей способствует формированию хронической бронхолегочной патологии, предрасполагают к появлению гайморитов, тонзиллитов, отитов; формируют аллергическую патологию, могут быть причиной задержки психомоторного и физического развития, приводят к возникновению вторичной иммуносупрессии, провоцируют заболевания сердца и сосудов.
Заболевание склонно к быстрому и глобальному распространению, наиболее опасным осложнением гриппа является внебольничная пневмония, которая может стать причиной неблагоприятного исхода заболевания. Особенно опасен грипп для лиц, страдающих хроническими заболеваниями сердечно-сосудистой, дыхательной систем, сахарным диабетом, ожирением. Заболевание гриппом у таких людей может привести к тяжелым осложнениям. Заболевание гриппом детей способствует формированию хронической бронхолегочной патологии, предрасполагают к появлению гайморитов, тонзиллитов, отитов; формируют аллергическую патологию, могут быть причиной задержки психомоторного и физического развития, приводят к возникновению вторичной иммуносупрессии, провоцируют заболевания сердца и сосудов.
Острые вирусные респираторные инфекции вызываются целой группой респираторных вирусов, чаще это аденовирусы, вирусы парагриппа, респираторно-синцитиальный вирус (РС-вирус), коронавирус, риновирус. Общим для этих вирусов является поражение верхних дыхательных путей человека, сопровождающееся насморком, болями в горле, явлениями интоксикации, но есть и особенности клинической картины, которые может отличить врач. ОРВИ протекают легче гриппа с менее выраженной интоксикацией организма, реже развиваются тяжелые осложнения.
ОРВИ протекают легче гриппа с менее выраженной интоксикацией организма, реже развиваются тяжелые осложнения.
Поэтому профилактика гриппа и ОРВИ, позволяющая избежать или смягчить такие последствия, более чем актуальна.
Какие существуют способы профилактики гриппа и ОРВИ?
В настоящее время одним из эффективных способов профилактики является вакцинация.
Иммунизация против гриппа проводится перед началом эпидемического сезона, оптимальные сроки сентябрь-ноябрь, для того чтобы к началу эпидемического распространения инфекции у человека сформировался иммунный ответ на введенный препарат. После вакцинации антитела в организме привитого человека появляются через 12-15 дней, иммунитет сохраняется в течение года. Вакцины против гриппа производятся на каждый сезон, в их состав входят актуальный штаммы вирусов гриппа (не менее 3-х), циркуляция которых прогнозируется ежегодно Всемирной Организацией здравоохранения.
Современные вакцины против гриппа помимо формирования специфического иммунитета к определенным вирусам гриппа, повышают общую резистентность организма к другим респираторным вирусам. Так, отечественные инактивированные вакцины содержат в своем составе иммуномодулятор полиоксидоний, который еще до выработки специфического иммунитета способствует повышению защитных сил организма при встрече с респираторными вирусами. Прививка против гриппа вакцинами отечественного или зарубежного производства не дает 100% защиты от заболевания. По данным статистических наблюдений защитные титры антител к вирусу гриппа после вакцинации лиц разного возраста определятся у 75-92% вакцинированных. Поэтому некоторые привитые люди заболевают гриппом, однако, как правило, заболевание у привитых протекает в более легкой форме, без серьезных осложнений. Прививка против гриппа не исключает и заболевание другими респираторными вирусами, которых насчитывается более 200 видов, однако, в отличие от гриппа, клиника респираторных вирусных инфекций не тяжела, нет выраженной интоксикации организма, заболевание ограничивается поражением верхних дыхательных путей (насморк, боли в горле), иногда без температурной реакции со стороны организма.
Так, отечественные инактивированные вакцины содержат в своем составе иммуномодулятор полиоксидоний, который еще до выработки специфического иммунитета способствует повышению защитных сил организма при встрече с респираторными вирусами. Прививка против гриппа вакцинами отечественного или зарубежного производства не дает 100% защиты от заболевания. По данным статистических наблюдений защитные титры антител к вирусу гриппа после вакцинации лиц разного возраста определятся у 75-92% вакцинированных. Поэтому некоторые привитые люди заболевают гриппом, однако, как правило, заболевание у привитых протекает в более легкой форме, без серьезных осложнений. Прививка против гриппа не исключает и заболевание другими респираторными вирусами, которых насчитывается более 200 видов, однако, в отличие от гриппа, клиника респираторных вирусных инфекций не тяжела, нет выраженной интоксикации организма, заболевание ограничивается поражением верхних дыхательных путей (насморк, боли в горле), иногда без температурной реакции со стороны организма.
Прививки против гриппа приказом Министерства здравоохранения и социального развития Российской Федерации с 2011 года включены в Национальный календарь прививок, согласно которому вакцинации против гриппа подлежат: дети с 6 месяцев, учащиеся 1-11 классов; студенты высших профессиональных и средних профессиональных учебных заведений, взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др.), взрослые старше 60 лет. Эти категории лиц прививаются бесплатно, вакцинами, поставляемыми в субъекты Российской Федерации за счет средств федерального бюджета. Вакцинация граждан, не вошедших в Национальный календарь прививок, осуществляется вакцинами, приобретаемыми за счет средств субъектов Российской Федерации, муниципальных образований, организаций и предприятий или личные средства. Статистическими наблюдениями установлено, что иммунизация более 20% граждан проживающих на территории административной единицы (субъект, район, город) создает коллективный иммунитет к гриппу и оказывает существенное влияние на снижение заболеваемости в данной популяции людей.
Неспецифическая профилактика – это методы профилактики, направленные на повышение защитных (реактивных) сил организма для противодействия проникающим в организм человека респираторным вирусам. Неспецифическая профилактика проводится как в предэпидемический период, так и непосредственно в период эпидемического подъема заболеваемости.
В настоящее время фармацевтический рынок предлагает широкий перечень препаратов для профилактики гриппа и ОРВИ отечественного и зарубежного производства. Прежде чем выбрать препарат для профилактики необходимо посоветоваться с врачом, который назначит оптимальный для вас комплекс неспецифической профилактики с учетом возраста, соматических заболеваний.
Основные группы препаратов используемые для профилактики: препараты содержащие интерферон, противовирусные препараты, витаминные комплексы, бактериальные лизаты.
Не стоит забывать про давно известные народные средства: прием натурального витамина С в виде настоя шиповника, ягоды клюквы, брусники, черной смородины, цитрусы. Использование природных фитонцидов, особенно чеснока.
Использование природных фитонцидов, особенно чеснока.
Соблюдение личной гигиены играет немаловажную роль в предупреждении заболевания респираторными вирусными инфекциями. Важно – чаще мыть руки. Рукопожатие, поручни в общественном транспорте, ручки дверей в организациях, общественных зданиях и т.д. – все это источники повышенного риска в передаче вируса гриппа, после любого контакта с вышеуказанными местами общего пользования необходимо мыть руки. Необходимо избегать контактирование немытыми руками с лицом.
Необходимо чаще проветривать помещения, проводить влажную уборку помещений с использованием дезинфицирующих средств. В организациях и учреждениях целесообразно использовать оборудование, снижающее циркуляцию в воздухе вирусных и бактериальных клеток (рецеркуляторы, бактерицидные облучатели и др.)
Не стоит забывать о тепловом режиме: важно одеваться по погоде, не допускать переохлаждение организма, соблюдать температурный режим в жилых и общественных зданиях.
Важно – рациональное питание, также влияющее на сопротивляемость организма: употребление продуктов питания содержащих полноценные белки, витамины группы С (цитрусовые, квашеная капуста, отвар шиповника и др.).
В период эпидемического распространения заболеваемости необходимо следовать вышеуказанным рекомендациям, а также постараться не посещать массовые мероприятия, особенного в закрытых помещениях, места массового скопления населения, использовать для защиты органов дыхания одноразовые медицинские маски (использование одной маски не должно превышать 6 часов, повторное использование маски недопустимо), чаще бывать на свежем воздухе.
Если заболели вы или ваши близкие (появились насморк, першение в горле, поднялась температура, общее недомогание, головная боль и т.д.) не следует посещать работу, учебное заведение, направлять ребенка в детский организованный коллектив, необходимо вызвать врача на дом. Особенно это актуально в период эпидемического подъема заболеваемости, когда длительное стояние в очереди в поликлиниках может усугубить ваше состояние. В случае тяжелого течения заболевания не отказываться от предложенной госпитализации, своевременно начатое лечение в стационаре позволит избежать возникновения неблагоприятных последствий заболевания. При чихании, кашле, насморке используйте одноразовые бумажные салфетки-платки. После использования их необходимо сразу выбросить, категорически нельзя их использовать повторно. Для больного необходимо выделить отдельную посуду, после использование тщательно ее мыть и дезинфицировать. Желательно изолировать больного в отдельную комнату, ограничить контакты здоровых членов семьи и проводить среди них неспецифическую профилактику. Чаще проветривать жилые помещения, проводить влажную уборку.
В случае тяжелого течения заболевания не отказываться от предложенной госпитализации, своевременно начатое лечение в стационаре позволит избежать возникновения неблагоприятных последствий заболевания. При чихании, кашле, насморке используйте одноразовые бумажные салфетки-платки. После использования их необходимо сразу выбросить, категорически нельзя их использовать повторно. Для больного необходимо выделить отдельную посуду, после использование тщательно ее мыть и дезинфицировать. Желательно изолировать больного в отдельную комнату, ограничить контакты здоровых членов семьи и проводить среди них неспецифическую профилактику. Чаще проветривать жилые помещения, проводить влажную уборку.
Забота о своем здоровье и здоровье своих близких, выполнение рекомендаций по профилактике заболевания гриппом и респираторными вирусными инфекциями позволит сохранить здоровье, улучшить качество жизни, а также сэкономить семейный бюджет.
Инфекционные болезни
ЧТО ВАЖНО ЗНАТЬ О ТУБЕРКУЛЕЗЕ
ТУБЕРКУЛЕЗ – инфекционное заболевание, вызываемое туберкулезной палочкой и передающееся воздушно-капельным, воздушно-пылевым путем.
Палочкой Коха иногда называют микобактерию туберкулеза (МБТ) по имени открывшего её миру немецкого микробиолога Роберта Коха. Случилось это 24 марта 1882 года. Поэтому 24 марта проводится Всемирный день борьбы с туберкулезом.
Микобактерии туберкулеза (МБТ) в окружающей среде сохраняют активность длительное время, устойчивы к воздействию многих факторов, могут подниматься периодически вверх с пылью, а значит – заражать людей.
Возможно заражение МБТ алиментарным путем. Дети могут заразиться этим путём, облизывая, пробуя «на зуб» немытые игрушки: после игры в песочнице, после падения их на асфальт. Взрослые – при использовании общей посуды. Кроме того, возможно заражение туберкулезом после употребления молока от больных туберкулезом животных. Контактный путь заражения возможен при несоблюдении правил работы с биоматериалом в лабораториях. Возможен вертикальный (внутриутробный) путь заражения – от матери к плоду во время беременности и родов.
МБТ могут поражать любые органы и ткани человека. Иммунная система человека защищает организм, в том числе от МБТ. Но при ослаблении факторов защиты возможно инфицирование и заболевание человека.
Иммунная система человека защищает организм, в том числе от МБТ. Но при ослаблении факторов защиты возможно инфицирование и заболевание человека.
Заболеть туберкулезом может любой человек, независимо от социального положения и уровня дохода.
Инфекция, проникнув в организм любого ребёнка или взрослого, может вызвать серьезное заболевание. Поэтому очень важно проводить первичную профилактику туберкулеза новорожденным, детям, подросткам, взрослым – регулярно обследоваться.
Несмотря на успехи медицины в области лечения туберкулеза заболевание легче предупредить, чем лечить.
Профилактика туберкулеза начинается с родильного дома. Национальным календарем профилактических прививок Российской Федерации предусмотрена вакцинация против туберкулеза в родильном доме. Вакцинация проводится вакциной БЦЖ-М от туберкулеза проводится в роддоме на 3-7 день жизни ребенка при отсутствии медицинских противопоказаний. Эффективность вакцинации проверена и доказана временем.
Если ребенок не был привит в роддоме, прививка проводится в поликлинике после снятия противопоказаний. До прививки и на период выработки иммунитета (2 мес.) необходимо ограничить круг взрослых, общающихся с ребенком и провести их обследование на туберкулез (флюорографию).
Дети с хроническими заболеваниями нуждаются в вакцинации больше, чем здоровые, т.к. вакцинация протекает, как правило, легко, незаметно для организма, а течение туберкулеза у таких детей, чаще всего, тяжелое и требует значительных усилий медицинских работников и самого больного на пути к выздоровлению. При решении вопроса о проведении прививки этим детям важно правильно выбрать период, обеспечивающий безопасную вакцинацию (отсутствие обострения хронического заболевания).
Уважаемые родители!
Вовремя сделайте Вашему ребенку прививку против туберкулеза!
ТУБЕРКУЛЕЗ ОПАСЕН, НО ИЗЛЕЧИМ!
Чем раньше выявлено заболевание (инфицирование), тем лучше прогноз.
Для своевременного выявления инфицирования туберкулезом используются диагностические тесты и исследования. В их числе туберкулинодиагностика (проба Манту) для детей, внутрикожная проба с аллергеном туберкулезным рекомбинантным (ДИАСКИНТЕСТ) для детей и взрослых, флюорографическое исследование для взрослых и подростков с 15-ти лет. Для выявления туберкулеза используются и другие методы диагностики, главное вовремя обратиться к врачу и не отказываться от предлагаемых исследований.
В их числе туберкулинодиагностика (проба Манту) для детей, внутрикожная проба с аллергеном туберкулезным рекомбинантным (ДИАСКИНТЕСТ) для детей и взрослых, флюорографическое исследование для взрослых и подростков с 15-ти лет. Для выявления туберкулеза используются и другие методы диагностики, главное вовремя обратиться к врачу и не отказываться от предлагаемых исследований.
Проба Манту, туберкулинодиагностика
Туберкулинодиагностика проводится – не реже 1 раза в год.
Два раза в год проводят туберкулиновую пробу:
• Детям, не вакцинированным против туберкулеза, независимо от их возраста
• Детям, находящимся в контакте с больным туберкулезом
• Детям из групп риска по результатам туберкулинодиагностики
• Детям из групп медико-биологического риска: больным сахарным диабетом, язвенной болезнью, болезнями крови, системными заболеваниями, получающим длительно (более 1 месяца) кортикостероидную терапию, ВИЧ-инфицированным, детям с хроническими неспецифическими заболеваниями
• Детям из социальных групп риска
ЦЕЛЬ ПРОВЕДЕНИЯ ТУБЕРКУЛИНОДИАГНОСТИКИ
• Выявление больных туберкулезом
• Выявление лиц, инфицированных микобактериями туберкулеза
• Отбор детей для ревакцинации против туберкулеза.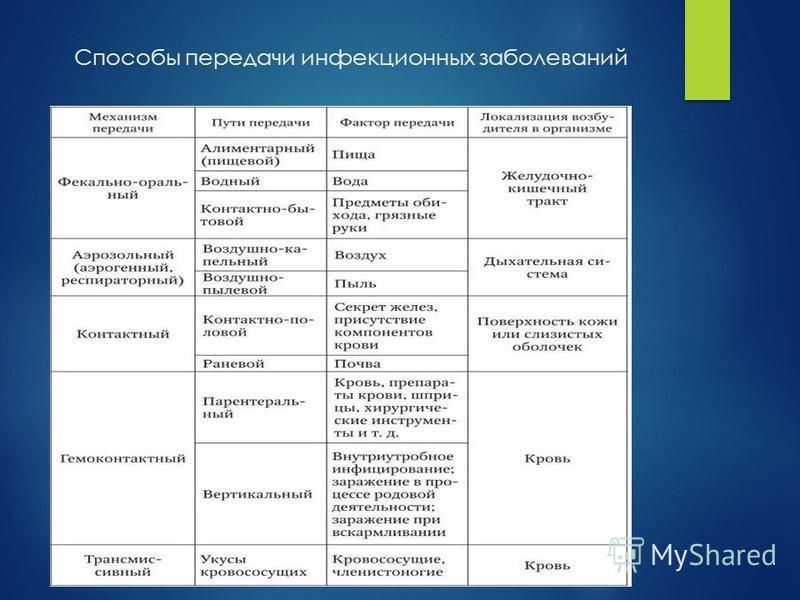
Вопрос о возможных противопоказаниях для проведения реакции Манту должен решить врач.
Положительная туберкулиновая проба может свидетельствовать и о наличии противотуберкулезного иммунитета (поствакцинальная аллергия) и об инфицированности микобактериями туберкулеза (инфекционная аллергия).
Внутрикожная проба с аллергеном туберкулезным «ДИАСКИНТЕСТ»
Внутрикожная проба с аллергеном туберкулезным рекомбинантным, Диаскинтест» позволяет отличить туберкулезную инфекцию с высоким риском развития заболевания от реакции на вакцинацию у детей, также используется для диагностики туберкулеза у взрослых, контингентов группы риска.
Если в вашей семье ждут рождения ребенка, членам семьи из окружения беременной необходимо пройти обследование на туберкулез.
Группы риска по заболеванию туберкулезом.
- ВИЧ-инфицированные
- Пациенты, получающие терапию генно-инженерными биологическими препаратами, имунносупрессивную терапию
- Лица, попавшие в трудную жизненную ситуацию и находящиеся в организациях социальной защиты населения
- Дети, находящиеся в организациях (дома ребенка, интернаты, приюты и др.
 )
) - Лица, попавшие в трудную жизненную ситуацию, при обращении в медицинские организации за медицинской помощью
- Лица, находящиеся в медицинских организациях психиатрического профиля
- Пациенты, состоящие на учете в филиалах Государственного казенного учреждения здравоохранения города Москвы “Московский научно-практический центр наркологии
- Освобожденные из следственных изоляторов и исправительных учреждений Федеральной службы исполнения наказаний России
- Декретированные контингенты при профилактических медицинских, в т.ч. медицинские работники
- Больные с хроническими соматическими заболеваниями, в т.ч. сахарным диабетом.
Когда можно заподозрить у себя туберкулез?
Туберкулез часто протекает бессимптомно. Его можно выявить только при специальном обследовании. Для этого существует диспансеризация. Однако у некоторых пациентов могут быть клинические проявления заболевания.
Заподозрить туберкулез и сдать мокроту для анализа на МБТ необходимо, если у Вас или у Вашего ребёнка есть один или несколько из этих симптомов:
- кашель более двух-трёх недель
- боль в грудной клетке, связанная с дыханием
- длительное повышение температуры
- потеря веса, не связанная со специальным похуданием
- слабость, усталость и быстрая утомляемость
- повышенная потливость, часто – ночная потливость
- прожилки крови в мокроте
Если один или несколько из вышеперечисленных симптомов есть у Вас или Вашего ребёнка,
- обратитесь к врачу-терапевту, врачу-педиатру.

- пройдите обследование на туберкулез, чтобы исключить эту инфекцию или выявить заболевание как можно раньше и быстрее вылечиться!
Как не заболеть туберкулезом?
• Обязательно делайте новорожденному прививку БЦЖ-М от туберкулеза.
• Соблюдайте правила личной гигиены.
• Мойте руки перед едой, после контакта с пылью и любыми грязными предметами, после нахождения в общественных местах (общественном транспорте, магазине, поликлинике и больнице).
• Не трогайте грязными руками глаза и лицо.
• Не позволяйте ребёнку брать в рот немытые игрушки (упавшие на улице или те, с которыми он играл на улице, в детском саду, в песочнице).
• Не берите на прогулку малышу мягкие игрушки.
• Избегайте контактов (не находитесь вблизи) с кашляющими людьми, особенно – с длительно кашляющими.
• Чаще бывайте на улице: гуляйте в солнечную погоду.
• Старайтесь не переохлаждаться и соблюдать режим дня.
• Следите за питанием. Питание должно быть рациональным и сбалансированным, содержать овощи, фрукты.
В случае если в Вашем окружении кто-то заболел туберкулезом, обязательно пройдите профилактическое обследование (флюорографию, общий анализ крови, выполните кожные тесты: пробу Манту с 2 ТЕ, Диаскинтест).
Если в Вашем доме или в квартире кто-то заболел туберкулезом,
необходимо обязательно:
• Пройти обследование на туберкулез (детям и подросткам – пробу Манту, взрослым и подросткам – флюорографию, Диаскинтест и др.).
• Не игнорируйте приглашение на обследование!
• Соблюдайте назначения и рекомендации лечащего врача, в т.ч. по соблюдению санитарно-гигиенического режима.
Маленькие убийцы: самые опасные инфекционные болезни
Несмотря на успехи здравоохранения, инфекции все еще убивают сотни тысяч людей по всему миру. В числе самых распространенных инфекционных болезней продолжают лидировать столбняк, бешенство и клещевой энцефалит
Фото: PA Photos/ТАСС
Столбняк
Болезнь, которая появляется буквально из-под земли, вполне реальна. Столбняк, или по-научному tetanus, ежегодно убивает сотни тысяч человек во всем мире. Впервые его описал еще Гиппократ: его сын умер от этой болезни. Возбудитель попадает в организм человека или животного через раны, укусы или уколы. Отец Маяковского, как известно, заразился столбняком, уколовшись обычной иглой.
Столбняк, или по-научному tetanus, ежегодно убивает сотни тысяч человек во всем мире. Впервые его описал еще Гиппократ: его сын умер от этой болезни. Возбудитель попадает в организм человека или животного через раны, укусы или уколы. Отец Маяковского, как известно, заразился столбняком, уколовшись обычной иглой.
Инфекция попадает в кровь и начинает развиваться в организме в отсутствие кислорода. Именно поэтому так опасны глубокие колотые раны, когда почти нет кровотечения. Вред организму наносит не сам возбудитель, а сильнейший яд, который он выделяет, — столбнячный экзотоксин. Попав в организм, столбняк может себя никак не проявлять достаточно долго, от нескольких дней до месяца. Первые симптомы заболевания — подергивание мышц и боль в уже затянувшейся ране.
При получении колотой раны ее нужно по возможности промыть перекисью водорода, хлоргексидином или любым другим антимикробным средством — и сразу в травмпункт, где пострадавшему поставят противостолбнячную вакцину. Медики советуют не ждать повода и сделать профилактическую прививку. Вакцину делят на три дозы, которые вводят в течение года. Ревакцинацию рекомендуют проводить каждые десять лет.
Вакцину делят на три дозы, которые вводят в течение года. Ревакцинацию рекомендуют проводить каждые десять лет.
Бешенство
По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от бешенства умирают более 50 тысяч человек во всем мире. В России регистрируется рост заболеваемости среди диких и непривитых домашних животных, в числе лидеров — Московская и Тверская области. Основные переносчики вируса — дикие лисы, енотовидные собаки и ежи. Бешенство, как и многие другие особо опасные инфекции, относят к зоонозам: это группа заболеваний, которые преодолели межвидовой барьер и перешли к человеку от животных.
Эпидемия бешенства бушевала в 1720-х годах в Венгрии. К этому же времени относят первые упоминания об оборотнях, описания которых удивительно схожи с описаниями больных людей. По преданиям, укушенный оборотнем человек становится агрессивным, у него появляется звериный оскал, он не переносит яркого света, боится воды — именно так протекает бешенство. Единственное спасение — немедленная вакцинация сразу после укуса. Сегодня это уже не 40 уколов в живот, а шесть в область плеча.
Единственное спасение — немедленная вакцинация сразу после укуса. Сегодня это уже не 40 уколов в живот, а шесть в область плеча.
Ветеринары рекомендуют ежегодно прививать домашних питомцев. Однако и это не гарантирует того, что после встречи с больным диким животным любимец не заразится. В наши дни регистрируется атипичная форма заболевания — без водобоязни и агрессии. Подхвативший заразу четвероногий друг смертельно опасен для хозяина.
Экзотические инфекции
Современный турист заботится о своем здоровье. Защитить себя от всех проблем он надеется с помощью медицинской страховки, при этом лишь успокаивая бдительность, ведь от заморских инфекций полис не спасет. В тропическом раю путешественник рискует столкнуться с таким заболеванием, как малярия, которая легко может оказаться смертельной при несвоевременной диагностике и неправильном лечении.
Амебиаз, второе по распространенности инфекционное заболевание, тоже есть в любой тропической стране. Это кишечная инфекция, амебная дизентерия, основной источник которой — вода и пищевые продукты без термической обработки.
Гепатиты
Если развести одну каплю крови, зараженную вирусом гепатита B, в бассейне, то вся вода станет заразной. Другой вирус, вызывающий у человека гепатит С, отличается особым коварством: каждые 2,5 часа он немного перестраивает свою структуру и, таким образом, ускользает от воздействия иммунной системы. Именно агрессивность и устойчивость вирусов гепатита ставят их в ряд наиболее опасных для человека инфекций.
Сегодня медикам известно о девяти вирусах гепатита человека. По данным ВОЗ, гепатитом переболели около двух миллиардов человек во всем мире. 325 миллионов из них живут с хронической инфекцией, вызванной вирусами гепатита B или C. Существующие на сегодняшний день вакцины от гепатита В и инновационные лекарства от гепатита С для подавляющего большинства этих людей недоступны.
Внутрибольничные инфекции
В то время пока люди придумывают все новые средства борьбы с микробами, те, в свою очередь, находят способы от них ускользнуть.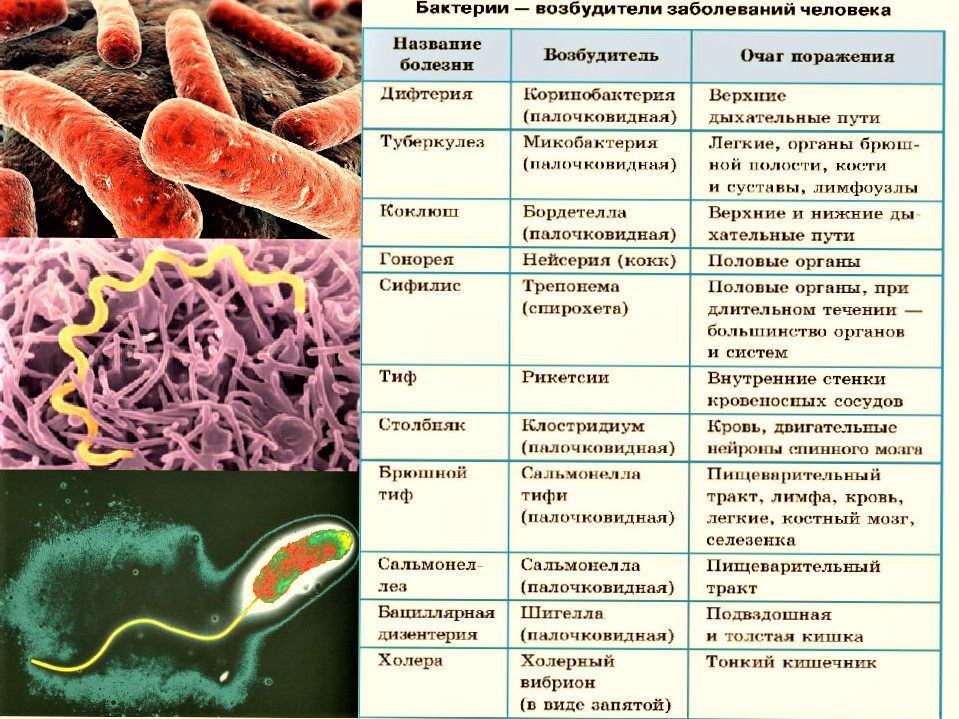 Устойчивость — или на медицинском языке резистентность к антибиотикам — свойство, приобретенное микробами за годы существования антибактериальной терапии. Все большее число инфекций не поддается лечению даже самыми продвинутыми лекарствами. Ученые бьют тревогу и даже предрекают человечеству наступление новой эры без антибиотиков.
Устойчивость — или на медицинском языке резистентность к антибиотикам — свойство, приобретенное микробами за годы существования антибактериальной терапии. Все большее число инфекций не поддается лечению даже самыми продвинутыми лекарствами. Ученые бьют тревогу и даже предрекают человечеству наступление новой эры без антибиотиков.
Пожалуй, самая красноречивая иллюстрация устойчивости к антибиотикам — внутрибольничная инфекция. Она, как правило, убивает живой организм очень быстро, ее почти невозможно вылечить. Подобрать антибиотик удается крайне редко, а развитие болезни занимает считаные часы. Самый страшный вариант — синегнойная палочка, которая может стать настоящей чумой для больницы. Исход заболевания почти в 100% случаев летальный.
Клещевой энцефалит
Клещи переносят многие инфекции, самые опасные из которых — клещевой энцефалит и боррелиоз. Чаще всего симптомы боррелиоза люди принимают за обычную простуду и к врачам не обращаются. Однако через некоторое время заболевание может перейти в тяжелую форму — с поражением суставов, сердца и нервной системы.
Боррелиоз может вызывать серьезные осложнения, особенно в виде хронических форм. Проявляется чаще всего в виде красного пятна на месте присасывания клеща, которое увеличивается в размерах. Если появляются признаки лихорадочного заболевания, то лучше обратиться к врачу. Боррелиоз на первых этапах инфицирования достаточно легко лечится курсом антибиотиков. Клеща при этом нужно как можно быстрее удалить: риск заражения резко снижается, если вы его сняли в течение первых 12 часов.
Добавить BFM.ru в ваши источники новостей?
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ. ПРАВИЛА ПОВЕДЕНИЯ НАСЕЛЕНИЯ
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ. ПРАВИЛА ПОВЕДЕНИЯ НАСЕЛЕНИЯ
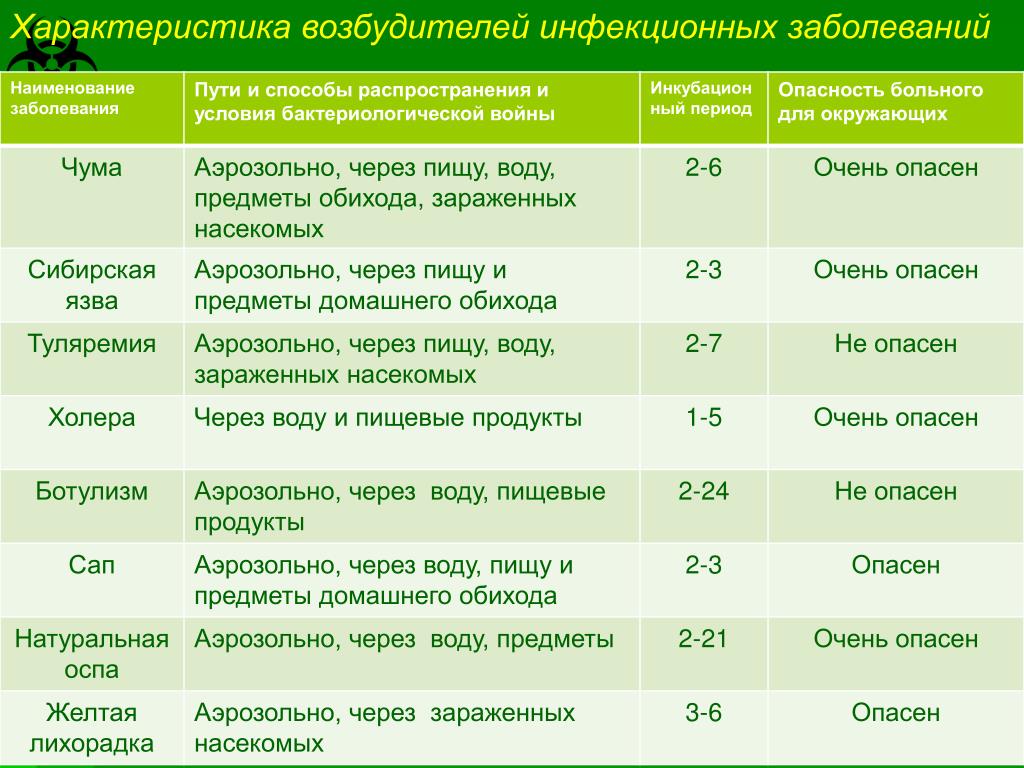
По данным Всемирной организации здравоохранения, ежегодно на земном шаре переносят инфекционные заболевания свыше 1 млрд. человек. В течение короткого срока могут заразиться большие массы людей. Так, холера Эль-Тор, начавшись в 1960 г. в Индонезии, к 1971 г. охватила все страны мира. Четвертая пандемия (эпидемия, охватывающая группу стран, континентов) гриппа за два года (1968-1970) поразила около 2 млрд. человек всех континентов и унесла около 1,5 млн. жизней. Нет-нет да и появляются больные чумой, холерой, бруцеллезом. Все еще высок уровень заболеваемости острой дизентерией, брюшным тифом, дифтерией, вирусным гепатитом, сальмонеллезом, гриппом. Особенно опасно их возникновение на предприятиях, в учебных заведениях, воинских коллективах, где один может заразить всех.
человек всех континентов и унесла около 1,5 млн. жизней. Нет-нет да и появляются больные чумой, холерой, бруцеллезом. Все еще высок уровень заболеваемости острой дизентерией, брюшным тифом, дифтерией, вирусным гепатитом, сальмонеллезом, гриппом. Особенно опасно их возникновение на предприятиях, в учебных заведениях, воинских коллективах, где один может заразить всех.
Вот почему очень важно знать признаки инфекционных заболеваний, пути их распространения, способы предупреждения и правила поведения.
ВОЗНИКНОВЕНИЕ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
Ноябрь 1990 г. Таежный город нефтедобытчиков Лангепас (Ханты-Мансийский автономный округ) превратился в огромный лазарет. В больницу с кишечной инфекцией обратилось свыше 2000 человек, более 100 были госпитализированы, из которых 13 находились в очень тяжелом состоянии. В чем же причина? В том, что водопроводные и канализационные трубы были проложены рядом, в одной траншее. В результате в водопроводную сеть стали проникать фекальные воды.
Другой пример. В кемпинге «Родник», расположенном на окраине Ставрополя, 45 его поселенцев заболели холерой. Сложилась критическая ситуация, ведь в кемпинге за короткое время побывало 733 человека. Их надо было найти, изолировать и вылечить. Носителей холерного вибриона обнаруживали в Барнауле, Перми, Краснодаре и многих других городах. Только чрезвычайные меры предотвратили распространение инфекции. Виной всему оказался родник близ кемпинга. Оползневые явления повредили канализационную сеть, и нечистоты попали в ключевую воду.
Надо помнить, что возбудители инфекционных заболеваний, проникая в организм, находят там благоприятную среду для развития. Быстро размножаясь, они выделяют ядовитые продукты (токсины), которые разрушают ткани, что приводит к нарушению нормальных процессов жизнедеятельности организма. Болезнь возникает, как правило, через несколько часов или дней с момента заражения. В этот период, называемый инкубационным, идет размножение микробов и накопление токсических веществ без видимых признаков заболевания.
Носитель их заражает окружающих или обсеменяет возбудителями различные объекты внешней среды.
Различают несколько путей распространения: контактный, когда происходит прямое соприкосновение больного со здоровым человеком; контактно-бытовой
— передача инфекции через предметы домашнего обихода (белье, полотенце, посуда, игрушки), загрязненные выделениями больного; воздушно-капельный
— при разговоре, чихании; водный. Многие возбудители сохраняют жизнеспособность в воде, по крайней мере, несколько дней. В связи с этим передача острой дизентерии, холеры, брюшного тифа может происходить через нее весьма широко. Если не принимать необходимых санитарных мер, водные эпидемии могут привести к печальным последствиям.
А сколько инфекционных заболеваний передается с пищевыми продуктами? В Тульской области было выявлено пять случаев заболевания бруцеллезом. Причина? Пренебрежение ветеринарными требованиями и нормами: 65 голов крупного рогатого скота, больного бруцеллезом, совхоз направил на мясокомбинат, от продукции которого заразились люди,
На сегодня ведущее значение приобрел сальмонеллез. Заболеваемость им увеличилась в 25 раз. Это одно из распространенных кишечно-желудочных заболеваний. Разносчиками могут являться различные животные: рогатый скот, свиньи, лошади, крысы, мыши и домашняя птица, особенно утки и гуси. Возможно такое заражение от больного человека или носителя сальмонелл.
Заболеваемость им увеличилась в 25 раз. Это одно из распространенных кишечно-желудочных заболеваний. Разносчиками могут являться различные животные: рогатый скот, свиньи, лошади, крысы, мыши и домашняя птица, особенно утки и гуси. Возможно такое заражение от больного человека или носителя сальмонелл.
Большую опасность для окружающих представляют больные, которые своевременно не обращаются к врачу, так как многие инфекционные болезни протекают легко. Но при этом происходит интенсивное выделение возбудителей во внешнюю среду.
Сроки выживания возбудителей различны. Так, на гладких поверхностях целлулоидных игрушек дифтерийная палочка сохраняется меньше, чем на мягких игрушках из шерсти или другой ткани. В готовых блюдах, в мясе, молоке возбудители могут жить долго. В частности, молоко является благоприятной питательной средой для брюшно-тифозной и дизентерийной палочек.
В организме человека на пути проникновения болезнетворных микробов стоят защитные барьеры — кожа, слизистая оболочка желудка, некоторые составные части крови. Сухая, здоровая и чистая кожа выделяет вещества, которые приводят к гибели микробов. Слизь и слюна содержат высокоактивный фермент—лизоцим, разрушающий многих возбудителей. Оболочка дыхательных путей также хороший защитник. Надежный барьер на пути микробов — желудок. Он выделяет соляную кислоту и ферменты, которые нейтрализуют большинство возбудителей заразных болезней. Однако если человек пьет много воды, то кислотность, разбавляясь, снижается. Микробы в таких случаях не гибнут и с пищей проникают в кишечник, а оттуда в кровь.
Сухая, здоровая и чистая кожа выделяет вещества, которые приводят к гибели микробов. Слизь и слюна содержат высокоактивный фермент—лизоцим, разрушающий многих возбудителей. Оболочка дыхательных путей также хороший защитник. Надежный барьер на пути микробов — желудок. Он выделяет соляную кислоту и ферменты, которые нейтрализуют большинство возбудителей заразных болезней. Однако если человек пьет много воды, то кислотность, разбавляясь, снижается. Микробы в таких случаях не гибнут и с пищей проникают в кишечник, а оттуда в кровь.
Необходимо отметить, что защитные силы более эффективны в здоровом, закаленном организме. Переохлаждение, несоблюдение личной гигиены, травма, курение, радиация, прием алкоголя резко снижают его сопротивляемость.
РАСПОЗНАВАНИЕ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЙ
Наиболее типичными признаками инфекционного заболевания являются: озноб, жар, повышение температуры. При этом возникает головная боль, боль в мышцах и суставах, недомогание, общая слабость, разбитость, иногда тошнота, рвота, нарушается сон, ухудшается аппетит.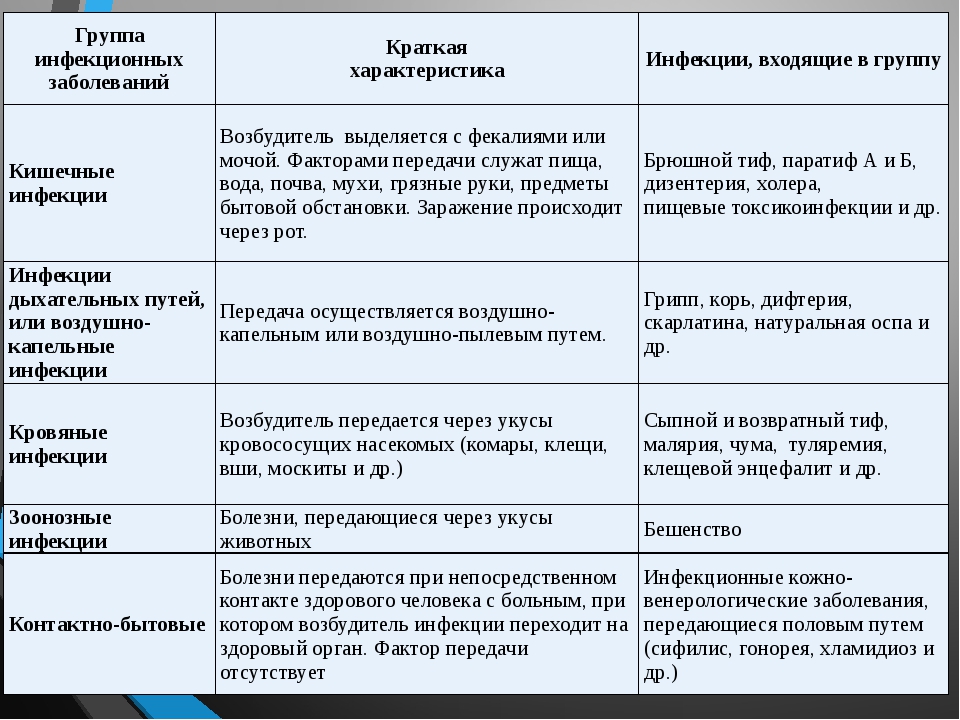 При тифе, менингококковой инфекции появляется сыпь. При гриппе и других респираторных заболеваниях — чихание, кашель, першение в горле. Ангина и дифтерия вызывают боли в горле при глотании. При дизентерии — понос. Рвота и понос — признаки холеры и сальмонеллеза.
При тифе, менингококковой инфекции появляется сыпь. При гриппе и других респираторных заболеваниях — чихание, кашель, першение в горле. Ангина и дифтерия вызывают боли в горле при глотании. При дизентерии — понос. Рвота и понос — признаки холеры и сальмонеллеза.
Рассмотрим кратко наиболее часто встречающиеся инфекции, пути их распространения и способы предупреждения.
Инфекции дыхательных путей — наиболее многочисленные и самые распространенные заболевания. Ежегодно ими перебаливает до 15-20% всего населения, а в период эпидемических вспышек гриппа — до 40%. Возбудители локализуются в верхних дыхательных путях и распространяются воздушно-капельным способом. Микробы попадают в воздух со слюной и слизью при разговоре, чихании, кашле больного (наибольшая концентрация на расстоянии 2-3 м от больного). Крупные капли, содержащие возбудителей, довольно быстро оседают, подсыхают, образуя микроскопические ядрышки. С пылью они вновь поднимаются в воздух и переносятся в другие помещения. При их вдыхании и происходит заражение. При высокой влажности воздуха в помещениях, недостаточном их проветривании и других нарушениях санитарно-гигиенических правил возбудители сохраняются во внешней среде дольше.
При их вдыхании и происходит заражение. При высокой влажности воздуха в помещениях, недостаточном их проветривании и других нарушениях санитарно-гигиенических правил возбудители сохраняются во внешней среде дольше.
При стихийном бедствии и крупных катастрофах обычно происходит скапливание людей, нарушаются нормы и правила общежития, что обусловливает массовость заболевания гриппом, дифтерией, ангиной, менингитом.
Грипп. Его вирус в течение короткого времени может поразить значительное количество людей. Он устойчив к замораживанию, но быстро погибает при нагревании, высушивании, под действием дезинфицирующих средств, при ультрафиолетовом облучении. Инкубационный период продолжается от 12 ч до 7 суток. Характерные признаки болезни — озноб, повышение температуры, слабость, сильная головная боль, кашель, першение в горле, насморк, саднение за грудиной, осипший голос. При тяжелом течении возможны осложнения — пневмония, воспаление головного мозга и его оболочек.
Дифтерия характеризуется воспалительным процессом в глотке и токсическим поражением сердечно-сосудистой и нервной систем. Возбудитель болезни— дифтерийная палочка. Входными воротами инфекции чаще всего являются слизистые оболочки зева, гортани и носа. Передается воздушно-капельным путем.
Инкубационный период от 5 до 10 дней. Наиболее характерное проявление болезни—образование пленок в верхних дыхательных путях. Опасность для жизни представляет токсическое поражение ядами дифтерийных палочек организма больного. При их распространении может возникнуть нарушение дыхания.
Холера, дизентерия, брюшной тиф, сальмонеллез, инфекционный гепатит — все эти острые кишечные инфекции занимают второе место после воздушно-капельных. При этой группе заболеваний болезнетворные микроорганизмы проникают внутрь с проглатываемой пищей или водой.
Разрушение водопроводных и канализационных сетей, низкая санитарная культура, беспечность и неосмотрительность в использовании открытых водоемов приводят к возникновению этих эпидемий.
Острая бактериальная дизентерия. Возбудители—дизентерийные бактерии, которые выделяются с испражнениями больного. Во внешней среде они сохраняются 30-45 дней. Инкубационный период — до 7 дней (чаще 2-3 дня). Заболевание сопровождается повышением температуры, ознобом, жаром, общей слабостью, головной болью. Начинается со схваткообразных болей в животе, с частого жидкого стула, в тяжелых случаях — с примесью слизи и крови. Иногда бывает рвота.
Брюшной тиф. Источник инфекции — больные или бактерионосители. Палочка брюшного тифа и паратифов выделяется с испражнениями и мочой. В почве и воде они могут сохраняться до четырех месяцев, в испражнениях до 25 дней, на влажном белье — до двух недель. Инкубационный период продолжается от одной до трех недель. Заболевание развивается постепенно: ухудшается самочувствие, нарушается сон, повышается температура. На 7-8-й день появляется сыпь на коже живота, грудной клетке. Заболевание длится 2-3 недели и может осложниться кишечным кровотечением или прободением кишечника на месте одной из многочисленных образовавшихся при этом язв.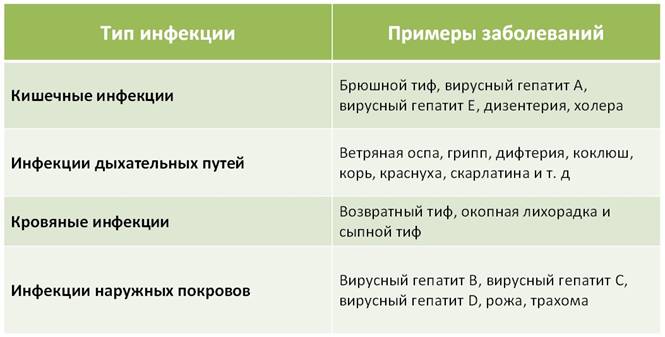
ОСНОВЫ ЗАЩИТЫ И ПРАВИЛА ПОВЕДЕНИЯ НАСЕЛЕНИЯ
Инфекционные заболевания возникают при трех основных факторах: наличии источника инфекции, благоприятных условиях для распространения возбудителей и восприимчивого к заболеванию человека. Если исключить из этой цепи хотя бы одно звено, эпидемический процесс прекращается. Следовательно, целью предупреждающих мероприятий является воздействие на источник инфекции, чтобы уменьшить обсеменение внешней среды, локализовать распространение микробов, а также повысить устойчивость населения к заболеваниям.
Поскольку главным источником инфекции является больной человек или бактерионоситель, необходимо раннее выявление, немедленная их изоляция и госпитализация. При легком течении заболевания люди, как правило, поздно обращаются к врачу или совсем этого не делают. Помочь в скорейшем выявлении таких больных могут подворные обходы.
Помещения, где находится больной, надо регулярно проветривать. Для него выделить отдельное помещение или отгородить ширмой. Обслуживающему персоналу обязательно носить защитные марлевые маски.
Обслуживающему персоналу обязательно носить защитные марлевые маски.
Важное значение для предупреждения развития инфекционных заболеваний имеет экстренная и специфическая профилактика.
Экстренная профилактика проводится при возникновении опасности массовых заболеваний, но когда вид возбудителя еще точно не определен. Она заключается в приеме населением антибиотиков, сульфаниламидных и других лекарственных препаратов. Средства экстренной профилактики при своевременном их использовании по предусмотренным заранее схемам позволяют в значительной степени предупредить инфекционные заболевания, а в случае их возникновения — облегчить их течение.
Специфическая профилактика — создание искусственного иммунитета (невосприимчивости) путем предохранительных прививок (вакцинации)— проводится против некоторых болезней (натуральная оспа, дифтерия, туберкулез, полиомиелит и др.) постоянно, а против других — только при появлении опасности их возникновения и распространения.
Повысить устойчивость населения к возбудителям инфекции возможно путем массовой иммунизации предохранительными вакцинами, введением специальных сывороток или гамма-глобулинов. Вакцины представляют собой убитых или специальными методами ослабленных болезнетворных микробов, при введении которых в организм здоровых людей у них вырабатывается состояние невосприимчивости к заболеванию. Вводятся они разными способами: подкожно, накожно, внутрикожно, внутримышечно, через рот (в пищеварительный тракт), путем вдыхания.
Для предупреждения и ослабления инфекционных заболеваний в порядке самопомощи и взаимопомощи рекомендуется использовать средства, содержащиеся в аптечке индивидуальной АИ-2.
При возникновении очага инфекционного заболевания в целях предотвращения распространения болезней объявляется карантин или обсервация.
Карантин вводится при возникновении особо опасных болезней (оспы, чумы, холеры и др.). Он может охватывать территорию района, города, группы населенных пунктов.
Карантин представляет собой систему режимных, противоэпидемических и лечебно-профилактических мероприятий, направленных на полную изоляцию очага и ликвидацию болезней в нем.
Основными режимными мероприятиями при установлении карантина являются: охрана очага инфекционного заболевания, населенных пунктов в нем, инфекционных изоляторов и больниц, контрольно-передаточных пунктов. Запрещение входа и выхода людей, ввода и вывода животных, а также вывоза имущества. Запрещение транзитного проезда транспорта, за исключением железнодорожного и водного. Разобщение населения на мелкие группы и ограничение общения между ними. Организация доставки по квартирам (домам) населению продуктов питания, воды и предметов первой необходимости. Прекращение работы всех учебных заведений, зрелищных учреждений, рынков. Прекращение производственной деятельности предприятий или перевод их на особый режим работы.
Противоэпидемические и лечебно-профилактические мероприятия в условиях карантина включают: использование населением медицинских препаратов, защиту продовольствия и воды, дезинфекцию, дезинсекцию, дератизацию, санитарную обработку, ужесточенное соблюдение правил личной гигиены, активное выявление и госпитализацию инфекционных больных.
Обсервация вводится в том случае, если вид возбудителя не является особо опасным. Цель обсервации — предупредить распространение инфекционных заболеваний и ликвидировать их. Для этого проводятся по существу те же лечебно-профилактические мероприятия, что и при карантине, но при обсервации менее строги изоляционно-ограничительные меры.
Срок карантина и обсервации определяется длительностью максимального инкубационного периода заболевания, исчисляемого с момента изоляции последнего больного и окончания дезинфекции в очаге.
Люди, находящиеся на территории очага инфекционного заболевания, должны для защиты органов дыхания пользоваться ватно-марлевыми повязками. Для кратковременной защиты рекомендуется использовать свернутый в несколько слоев платок или косынку, полотенце или шарф. Не помешают и защитные очки. Целесообразно пользоваться накидками и плащами из синтетических и прорезиненных тканей, пальто, ватниками, резиновой обувью, обувью из кожи или ее заменителей, кожаными или резиновыми перчатками (рукавицами).
Защита продовольствия и воды заключается главным образом в создании условий, исключающих возможность их контакта с зараженной атмосферой. Надежными средствами защиты могут быть все виды плотно закрывающейся тары.
Водой из водопровода и артезианских скважин разрешается пользоваться свободно, но кипятить ее обязательно.
В очаге инфекционною заболевания не обойтись без дезинфекции, дезинсекции и дератизации.
Дезинфекция проводится с целью уничтожения или удаления микробов и иных возбудителей с объектов внешней среды, с которыми может соприкасаться человек. Для дезинфекции применяют растворы хлорной извести и хлорамина, лизол, формалин и др. При отсутствии этих веществ используется горячая вода с мылом или содой.
Дезинсекция проводится для уничтожения насекомых и клещей — переносчиков возбудителей инфекционных заболеваний. С этой целью используются различные способы: механический (выколачивание, встряхивание, стирка), физический (проглаживание утюгом, кипячение), химический (применение инсектицидов — хлорофоса, тиофоса, ДДТ и др. ), комбинированный. Для защиты от укуса насекомых применяют отпугивающие средства (репелленты), которыми смазываются кожные покровы открытых частей тела.
), комбинированный. Для защиты от укуса насекомых применяют отпугивающие средства (репелленты), которыми смазываются кожные покровы открытых частей тела.
Дератизация проводится для истребления грызунов — переносчиков возбудителей инфекционных заболеваний. Она проводится чаще всего с помощью механических приспособлений и химических препаратов.
Большую роль в предупреждении инфекционных заболеваний играет строгое соблюдение правил личной гигиены: мытье рук с мылом после работы и перед едой; регулярное обмывание тела в бане, ванне, под душем со сменой нательного и постельного белья; систематическая чистка и встряхивание верхней одежды и постельных принадлежностей; поддержание в чистоте жилых и рабочих помещений; очистка от грязи и пыли, обтирание обуви перед входом в помещение; употребление только проверенных продуктов, кипяченой воды и молока, промытых кипяченой водой фруктов и овощей, тщательно проваренных мяса и рыбы.
Успех ликвидации инфекционного очага во многом определяется активными действиями и разумным поведением всего населения. Каждый должен строго выполнять установленные режим и правила поведения на работе, на улице и дома, постоянно выполнять противоэпидемические и санитарно-гигиенические нормы.
Каждый должен строго выполнять установленные режим и правила поведения на работе, на улице и дома, постоянно выполнять противоэпидемические и санитарно-гигиенические нормы.
ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ У ДЕТЕЙ: РОЛЬ В ВОЗНИКНОВЕНИИ СОМАТИЧЕСКОЙ ПАТОЛОГИИ | Мазанкова
1. Лобзин Ю.В. Проблема детских инфекций на современном этапе // Инфекционные болезни. — 2009. — № 2: 7—12.
2. Черкасский Б.Л. Путешествие эпидемиолога во времени и пространстве. — М.: Практическая медицина, 2007. — 512 с.
3. Булатова Е.М. Кишечная микрофлора — один из факторов формирования здоровья человека / Е.М. Булатова, Н.М. Богданова // Медицинский совет. — 2013. — № 1: 30 — 33.
4. Мазанкова Л.Н. Инфекционные аспекты соматической патологии у детей / Л Н. Мазанкова, И.Н. Захарова // Рос. вест. перинатол. и педиатр. — 2010. — № 5: 8—11.
Мазанкова Л.Н. Инфекционные аспекты соматической патологии у детей / Л Н. Мазанкова, И.Н. Захарова // Рос. вест. перинатол. и педиатр. — 2010. — № 5: 8—11.
5. Спичак Т.В. Можно ли прогнозировать астму после вирусного бронхиолита? // Сб. докладов V Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2012: 81—85.
6. Definition, Assessment and treatment of wheezing disorders in preschool children / P. Brand, E. Baraldi, H. Bisgaard et al. // Eur. Respir. J. — 2008. — 32 (4): 1096—110.
7. Балаболкин И.И. Бронхиальная астма у детей. — М.: Медицина, 2003. — 160 с.
8. Особенности течения и лечения бронхиальной астмы, ассоциированной с микоплазменной инфекцией / Н. А. Селиверстова, И.В. Раковская, Л.Г. Горина и др. // Вопр. практической педиатрии. — 2008. — № 3 (1): 26—29.
А. Селиверстова, И.В. Раковская, Л.Г. Горина и др. // Вопр. практической педиатрии. — 2008. — № 3 (1): 26—29.
9. Булгакова В.А. Клиника-иммунологические взаимосвязи персистирующей вирусной инфекции и атопической бронхиальной астмы у детей // Детские инфекции. — 2012. — № 4: 9—13.
10. Сальникова С.И. Лямблиоз и крапивница / С.И. Сальникова, А.А. Чебуркин // Сб. докладов IV Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2011: 104—107.
11. Лыскина Г.А. Клиническая картина, лечение и прогноз слизисто-кожного лимфонодулярного синдрома (Кавасаки) // Рос. вест. перинатол. и педиатр. — 2007. — № 2: 31—5.
12. Корсунский А. А. Хеликобактериоз и болезни органов пищеварения у детей / Корсунский А. А., Щербаков П. Л., Исаков В. А. — М.: МЕДПРАКТИКА — М., 2002. — 168 с.
А. Хеликобактериоз и болезни органов пищеварения у детей / Корсунский А. А., Щербаков П. Л., Исаков В. А. — М.: МЕДПРАКТИКА — М., 2002. — 168 с.
13. Учайкин В.Ф. Эволюция патогенеза инфекционных болезней // Детские инфекции. — 2012. — № 4: 4—8.
14. Григорьев К.И. НР-ассоциированные заболевания и принципы семейной профилактики // Медицинская сестра. — 2005. — № 4: 24—28.
15. Постинфекционный синдром раздраженного кишечника: есть ли место в терапии пробиотикам? / В.И. Симаненков, А.Н. Суворов, С.М. Захаренко и др. // Инфекционные болезни. — 2009. — №7: 13—17.
16. Особенности течения острых кишечных инфекций у детей с хронической гастроэнтерологической патологией, методы коррекции / А. Ю. Ушакова, Е.Р. Мескина, Л.В. Феклисова и др. // Сб. докладов II Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2009: 115.
Ю. Ушакова, Е.Р. Мескина, Л.В. Феклисова и др. // Сб. докладов II Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2009: 115.
17. Литяева Л.А. Микроэкологические нарушения кишечника-основополагающий фактор развития патологии желудочно-кишечного тракта у детей / Л.А. Литяева, О.В. Ковалева, Т.Ф. Губачева // Сб. докладов I Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2008: 40.
18. Добронравов В.А. Поражение почек и хронический вирусный
19. гепатит С // Нефрология. — 2008. — № 12 (4): 9—12.
20. Brennan D.C. Cytomegalovirus in renal transplantation. // J. Am. Soc. Nephrol. — 2001. — V. 7 (12): 848—855.
Soc. Nephrol. — 2001. — V. 7 (12): 848—855.
21. Денисюк Н.Б. Вирусные инфекции у детей: некоторые клинико-эпидемиологические особенности // Журнал инфектологии. — 2011. — № 3 (3): 43—44.
22. Длин В.В. Вирусассоциированный гломерулонефрит у детей // Лечащий врач. — 2004. — № 1: 38—40.
23. Чугунова О.Л. Роль вирусов в развитии инфекции мочевой системы у детей / О.Л. Чугунова, А.В. Филиппов, Е.В. Мелехина // Сб. докладов I Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2008: 82.
24. Игнатова М.С. Вирусная инфекция Эпштейна—Барра у больной с гормонорезистентным нефротическим синдромом: этиологический фактор или фактор прогрессирования гломерулонефрита / М. С. Игнатова, В.В. Длин, Т.А. Никишина // Нефрология и диализ. — 2005. — № 7 (1): 70—73.
С. Игнатова, В.В. Длин, Т.А. Никишина // Нефрология и диализ. — 2005. — № 7 (1): 70—73.
25. Прогнозирование развития заболеваний почек, ассоциированных в дебюте с инфекцией / Г.А. Маковецкая, О.В. Борисова, Л.И. Мазур, Е.С. Гасилина // Педиатрия. — 2012. — № 6: 12—17.
26. Роль инфекций в детской онкологии / Н.А. Сусолева, В.Г. Поляков, Р.В. Шишков и др. // Сб. докладов V Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2012: 85—86.
27. Гемофагоцитарный синдром в педиатрической практике / Е.Н. Охотникова, Ю. И. Гладуш, С.Б. Донская, В.Д. Дроздова и др. // Педиатрия. — 2011. — № 4: 61—70.
28. Лейконейтропении и оппортонистические инфекции у детей //
29. Е.А. Мамедова, Т.В. Половцева, Н.А. Финогенова, Н.В. Каражас и др. // Сб. докладов IV Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2011: 79—83.
Е.А. Мамедова, Т.В. Половцева, Н.А. Финогенова, Н.В. Каражас и др. // Сб. докладов IV Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2011: 79—83.
30. Роль инфекции и вакцинации в развитии иммунной тромбоцитопенической пурпуры у детей / Е.К. Донюш, В.Ю. Петров, Э В. Агеенкова, Л.Е. Ларина, Г.И. Сосков, Т.Г. Плахута // Сб. докладов IV Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2011: 26—30.
31. Инфекция и гемостаз / П.В. Свирин, В.В. Вдовин, Е.Э. Шиллер и др. // Сб. докладов V Всероссийской научно-практической конференции «Инфекционные аспекты соматической патологии у детей». — М., 2012: 79.
32. Барашнев Ю.И. Перинатальная неврология. — М.: Триада — Х, 2001. — 640 с.
— М.: Триада — Х, 2001. — 640 с.
33. Bessieres M.H. Diagnosis of congenital toxoplasmosis: prenatal and neonatal evaluation of methods used in Toulouse University Hospital and incidence of congenital toxoplasmosis // Mem. Inst. Oswaldo Crus. — 2009. — Mar. — V. 104 (2): 389—392.
34. Douvoyiannis M. Neurologic manifestations associated with parvovirus B l 9 infection / M. Douvoyiannis, N. Litman, D. L. Goldman // Clin. Infect. Dis. — 2009. — V. 48 (1 2): 1713—1723.
35. Чучин М.Ю. Острая некротическая энцефалопатия при вирусных инфекциях у детей // Педиатрия. — 2013. — № 1: С. 57—62.
36. Никольский М.А. Клинические варианты первичной инфекции, вызванной вирусами герпеса человека 6-го и 7-го типов, у детей раннего возраста // Педиатрия. — 2008. — № 4: 52—55.
— 2008. — № 4: 52—55.
37. Роль ВГЧ-6 инфекции в развитии демиелинизирующих заболеваний у детей / Ф.С. Харламова, А.В. Горбунов, Л.Н. Каменных, Н.Ю. Егорова и др. // Детские инфекции. — 2012. — № 2: 67—70.
38. Human herpesviruses-6 and — 7 each cause significant neurological morbidity in Britain and Ireland / Ward K. N. et al. // Arch Dis Child. — 2005. — V. 90: 619—623.
39. Чубарова А.И. Врожденные и перинатальные инфекции / А.И. Чубарова, М.В. Дегтярева. — Детские болезни. — Т. 1. Неонатология / Под ред. Н. Н. Володина, Ю. Г. Мухиной. — М.: Династия, 2011: 214—228.
40. Windham G. Environmental contaminants and pregnancy outcomes / G. Windham, L. Fenster // Fert. Ster. — 2008. — V. 89 (2): 111—116.
— V. 89 (2): 111—116.
41. Juanjuan C. Murine model for congenital CVM infection and hearing impairment / C. Juanjuan, F. Yab, C. Li et al. // Virology. — 2011. — V. 8: 70—72.
42. Вирусная инфекция среди причин мертворождения по материалам аутопсии и вирусологических исследований / Л.Л. Нисевич, А.Г. Талалаев, Л.Н. Каск, А.А. Адиева и др. // Детские инфекции. — 2011. — № 2: 8—13.
Как лечат инфекции?
автор: PD Dr. med. Gesche Tallen, Dipl.-Biol. Maria Yiallouros, erstellt am: 2013/04/17,
редактор: Dr. Natalie Kharina-Welke, Переводчик: Dr. Natalie Kharina-Welke, Последнее изменение: 2019/08/20
Если у ребёнка появляются симптомы, которые говорят об инфекционном осложнении [инфекция] (см. раздел «Какие симптомы говорят о том, что ребёнок заразился инфекцией?“), действовать надо немедленно. Если в этот момент времени он находится дома, необходимо возвращаться в больницу. В клинике надо максимально быстро провести полную диагностику и найти причину инфекции (определить возбудитель инфекционного заболевания) и затем начать соответствующее лечение (информацию об этом см. ниже).
Если в этот момент времени он находится дома, необходимо возвращаться в больницу. В клинике надо максимально быстро провести полную диагностику и найти причину инфекции (определить возбудитель инфекционного заболевания) и затем начать соответствующее лечение (информацию об этом см. ниже).
Как правило, лечить начинают антибиотиком, который действует на максимально возможное количество разных бактерий [ бактерии] и грибковых микроорганизмов (лечение антибиотиком широкого спектра действия).
Следующий шаг в лечении зависит от разных факторов. „Следующий шаг“ означает на практике, надо ли продолжать давать антибиотик, который давали в начале, или надо его менять на другое действующее вещество, или же надо добавить другие препараты (например, дополнительный антибиотик, противогрибковые препараты (антимикотики) и/или противовирусные препараты), и в целом как долго надо ещё проводить лечение. Когда выбирают дальнейшую тактику лечения, то прежде всего учитывают следующие моменты:
- удалось ли определить возбудитель болезни; и если возбудитель найден, то действует ли против него в полной мере тот антибиотик, который начали давать ребёнку (эффективность антибиотиков даёт лабораторная служба в анализе на чувствительность к антибиотикам)
- как выглядит в динамике высокая температура у ребёнка
- улучшилась ли ситуация с другими симптомами (боли, покраснение, отёк) и с другими результатами визуальной диагностики (например, уменьшились ли признаки воспаления лёгких на рентгеновских снимках).

Ниже мы расскажем, какую диагностику выполняют в поиске возбудителей инфекционного заболевания и остановимся на деталях лечения.
Диагностика инфекционных болезней
Когда специалисты ищут возбудителя инфекционной болезни, то диагностика состоит из нескольких этапов. Сюда относятся в том числе:
- врачи поднимают всю историю болезни ребёнка (анамнез)
- врачи выполняют тщательный наружный осмотр
- у ребёнка берут кровь на анализы (делают клинический анализ крови/гемограмма, смотрят на возможные изменения других параметров, которые могут указывать на признаки воспаления, делают посев крови для определения патогенных микроорганизмов)
- берут на анализ мочу [моча] и кал
В зависимости от того, какую именно систему органов затронула болезнь и врачи предполагают, что там находится источник инфекции, делают дополнительные анализы: мазки (например, мазок из полости рта, из уха, из того места, где центральный венозный катетер Бровиак-катетер выходит наружу, из послеоперационного шва), анализы спинно-мозговой жидкости (люмбальная пункция), диагностика по визуализации/методы исследования по снимкам (например, рентген лёгких, или ультразвуковое исследование/УЗИ брюшной полости).
Ребёнка начинают лечить тогда, когда вся диагностика выполнена.
Как лечат детей с высокой температурой и нейтропенией?
Ребёнок или подросток, который болен раком и у которого высокая температура и нейтропения, это всегда для врачей неотложное состояние, то есть опасная и экстренная ситуация. Поэтому в этом случае вы должны немедленно ехать в клинику к своим лечащим специалистам. Они начнут диагностику инфекционной болезни.
Пока выполняются анализы и готовятся их результаты, врачи начинают лечить ребёнка с высокой температурой и нейтропенией антибиотиком, который действует на максимально возможное количество бактерий [бактерии] и/или грибков (лечение антибиотиком широкого спектра действия). Так как антибиотик, как правило, вводят внутривенно, то ребёнку надо оставаться в клинике.
В зависимости от результатов анализов в лечение антибиотиком вносятся корректировки. Например, если диагностика показала воспаление лёгких (пневмония), то в зависимости от типа возбудителя ребёнка будут продолжать лечить антибиотиком, но у же с другим действующим веществом, которое оказывает специфический лечебный эффект именно при этой болезни. Если у ребёнка ветрянка (вирус Варицелла-Зостер (VZV)), то лечение цитостатиками прерывают и начинают лечение ацикловиром. Антибактериальную терапию обычно продолжают до тех пор, пока гранулоциты снова не начинают расти [BEU2005] [GRO2005] [LAW2005b] [SCh3005] [SIM2005].
Если у ребёнка ветрянка (вирус Варицелла-Зостер (VZV)), то лечение цитостатиками прерывают и начинают лечение ацикловиром. Антибактериальную терапию обычно продолжают до тех пор, пока гранулоциты снова не начинают расти [BEU2005] [GRO2005] [LAW2005b] [SCh3005] [SIM2005].
Также бывают такие ситуации, когда у ребёнка в нейтропении появляется высокая температура, а источника инфекции найти не могут. Это не значит, что у ребёнка какая-то ещё более опасная инфекционная болезнь. Чтобы бактерии не разошлись по всему организму (сепсис), детей в таких ситуациях также лечат антибиотиком широкого спектра действия.
Как лечат детей в нейтропении, у которых нет высокой температуры, но есть локальные/местные симптомы инфекционного заражения?
У детей в нейтропении [нейтропения], особенно тогда, когда они находятся на этапе лечения кортикостероидами (кортикостероиды снижают иммунитет, врачи говорят об иммунносупрессивном действии), может отсутствовать высокая температура как симптом начинающейся инфекции. В такой ситуации надо очень внимательно относиться к таким симптомам у ребёнка, как головная боль, боль в животе, покраснение или отёк. Они могут говорить, например, об инфекции в области шунта, или более глубоких мягких тканей. Поэтому врачи немеделенно начинают лечение антибиотиком широкого спектра действия и одновременно выполняют диагностику по поиску возбудителя инфекции (см. выше).
В такой ситуации надо очень внимательно относиться к таким симптомам у ребёнка, как головная боль, боль в животе, покраснение или отёк. Они могут говорить, например, об инфекции в области шунта, или более глубоких мягких тканей. Поэтому врачи немеделенно начинают лечение антибиотиком широкого спектра действия и одновременно выполняют диагностику по поиску возбудителя инфекции (см. выше).
Как лечат детей, у которых есть высокая температура, но нет нейтропении?
Если во время противоракового лечения у Вашего ребёнка поднялась высокая температура и у него нет нейтропении, надо обязательно проинформировать об этом лечащих врачей и проконсультироваться, как грамотно действовать в этой ситуации. Причиной высокой температуры может быть, например, инфекция, связанная с центральным венозным катетером, катетер типа Бровиаком. Обычно, если того требует ситуация, рекомендуют приехать в клинику, чтобы начать диагностику.
Если у ребёнка есть локальные/местные симптомы инфекционного заражения (например, такие как покраснение, отёк), у него берут материал (кровь, ликвор, мазок из раны) на диагностику по поиску возбудителя инфекции (см текст выше). Пока идёт работа с анализами, сначала обычно начинают лечить препаратом, который целенаправленно борется с теми бактериями [бактерии] или грибками, которые врачи рассматривают как возможные возбудители инфекции. Ребёнок может получать антибиотик в форме таблеток и ему не обязательно оставаться в клинике.
Пока идёт работа с анализами, сначала обычно начинают лечить препаратом, который целенаправленно борется с теми бактериями [бактерии] или грибками, которые врачи рассматривают как возможные возбудители инфекции. Ребёнок может получать антибиотик в форме таблеток и ему не обязательно оставаться в клинике.
Как долго ребёнок будет получать этот антибиотик, зависит в том числе от результатов проведённых анализов. Обычно на это уходит два дня после того, как взяли пробы. Иногда после получения результатов антибиотик приходится менять, либо в лечение добавляют препараты с дополнительным действующим веществом (например, если в анализах не смогли найти никаких патогенных микроорганизмов). И как только состояние ребёнка станет хорошим, антибактериальное лечение заканчивают.
Как лечат детей, у которых инфекционное заражение связано с шунтом или резервуаром Рикхема?
Если инфекционное заражение связано с вентрикуло-перитонеальным шунтом [вентрикуло-перитонеальный шунт] или с резервуаром Рикхема [резервуар Рикхема], то детей лечат в тесном взаимодействии с нейрохирургом. Смотря по состоянию ребёнка или по результатам диагностики по поиску возбудителя инфекции, нейрохирург принимает решение, какие шаги ещё нужно сделать, помимо того, что ребёнку с самого начала болезни дают антибиотик широкого спектра действия.
Смотря по состоянию ребёнка или по результатам диагностики по поиску возбудителя инфекции, нейрохирург принимает решение, какие шаги ещё нужно сделать, помимо того, что ребёнку с самого начала болезни дают антибиотик широкого спектра действия.
Обычно необходимо убирать всю систему шунта, пока идёт антибактериальное лечение. Её в этом случае заменяют на внешний вентрикулярный дренаж (см. текст выше), через который можно вводить антибиотики. Если инфекционное заражение связано с резервуаром Рикхема, то его тоже обычно удаляют, пока инфекция полностью не пролечена.
Инфекционные заражения, связанные с шунтом или резервуаром Рикхема, опасны тем, что патогенные микроорганизмы могут разойтись через спинно-мозговую жидкость (ликвор) и вызвать воспаление мозговых оболочек (менингит) или воспаление головного мозга (энцефалит).
Убрать шунт или резервуар Рикхема – это для опытного нейрохирурга обычная небольшая операция. Длится она недолго и выполняется под общим наркозом [общий наркоз].
Как лечат детей, у которых инфекционное заражение связано с центральным венозным катетером?
Если инфекционное заражение связано с центральным венозным катетером, то обычно дети сначала получают антибактериальную терапию (антибиотик с действующим веществом против различных видов стафилококков, например, ванкомицин).
Если, несмотря на лечение, инфекция не проходит, либо у ребёнка найдены бактерии или грибки, устойчивые к антибиотикам, то в зависимости от состояния больного, а также от того, как выглядит то место, где катетер выходит наружу, и по результатам анализов по поиску возбудителей инфекции (посев крови для определения патогенных микроорганизмов) специалисты временно убирают центральный венозный катетер, Бровиак катетер. Эта процедура длится недолго, она безболезненна. Её обычно выполняют в процедурном кабинете в отделении, где лежит ребёнок.
Инфектология Центральная поликлиника ОАО «РЖД»
С момента рождения каждый человек сталкивается с инфекцией. Вредные микроорганизмы вездесущи. Многие паразиты находятся в организме человека, не проявляя себя, но являясь провокаторами различных неприятных симптомов. Чаще всего они попадают внутрь через продукты питания или при бытовом общении, и первое время обитают в организме незаметно для человека.
Вредные микроорганизмы вездесущи. Многие паразиты находятся в организме человека, не проявляя себя, но являясь провокаторами различных неприятных симптомов. Чаще всего они попадают внутрь через продукты питания или при бытовом общении, и первое время обитают в организме незаметно для человека.
Оказывая токсическое воздействие на иммунную систему, они постепенно ослабляют защитную реакцию организма и провоцируют различные недомогания. Поражения организма различными бактериями, вирусами, паразитами и грибками, к сожалению, являются частой причиной летальных исходов.
В борьбе с рядом вирусных и бактериальных заболеваний специалистами-инфекциологами проводится вакцино- и иммунопрофилактика, с бактериальными инфекциями борются с помощью антибиотикотерапии.
Специалисты кабинета инфекционных заболеваний поликлиники ЦКБ «РЖД-Медицина» успешно занимаются лечением и профилактикой целого ряда инфекционных и паразитарных заболеваний, таких, как:
- Кишечные инфекции (сальмонеллез, шигеллез, пищевые токсикоинфекции и др.
 )
) - Герпетические вирусные инфекции
- Паразитарные инфекции (лямблиоз, кишечный амебиоз, аскаридоз и др.)
- Рожистое воспаление
В своей работе наши специалисты используют современные диагностические методы и эффективные программы лечения.
ДИАГНОСТИЧЕСКИЕ МЕТОДЫ
Инфекционные заболевания многие считают не столь значимыми и пытаются лечить их самостоятельно, что приводит к затяжному течению и хронизации процесса, как следствие — ослаблению иммунитета. В результате скрытые и смешанные формы инфекционных заболеваний могут привести к серьезным осложнениям.
При наличии возбудителя необходима консультация инфекциолога, который проведет качественную диагностику и назначит соответствующее лечение. Иногда очень сложно избавиться от инфекционного заражения, поэтому программа лечения должна вестись под контролем врача.
Не покупайте лекарства самостоятельно, не пытайтесь дома лечить инфекционные заболевания. Вы можете усугубить состояние своего здоровья, так как многие препараты уже не оказывают должного воздействия на современные бактерии, а вызывают еще большую токсикацию.
Вы можете усугубить состояние своего здоровья, так как многие препараты уже не оказывают должного воздействия на современные бактерии, а вызывают еще большую токсикацию.
Специалисты кабинета инфекциологии Центральной поликлиники ОАО «РЖД» помогут вам пройти необходимую профилактику и успешно справиться с инфекцией.
Памятка по профилактике сезонного гриппа и ОРВИ
Грипп – это высоко заразная вирусная инфекция, распространенная повсеместно, особо опасная для маленьких детей (до 2-х лет) и пожилых людей (старше 65 лет). Сезонные подъемы заболеваемости случаются каждый год, обычно зимой, а в последние годы – и весной. Грипп начинается внезапно: с повышения температуры тела, головной боли, слабости, кашля, насморка, ломоты в теле. При тяжелом течении гриппа, при позднем обращении за медицинской помощью часто возникают осложнения (поражения сердечно — сосудистой системы, дыхательных органов, центральной нервной системы).
Что делать, если у Вас появились симптомы заболевания, похожего на грипп? При возникновении первых симптомов заболевания необходимо оставаться дома и вызвать врача, который назначит соответствующее лечение.
Самолечение при гриппе недопустимо! При заболевании до прихода врача рекомендуется обильное питье – горячий несладкий чай, клюквенный или брусничный морс, щелочная теплая минеральная вода. Вы должны оставаться дома не менее 7 дней, даже если симптомы заболевания вскоре исчезнут. Максимально избегайте контакта с другими людьми, чтобы не заразить их. Прикрывайте рот и нос одноразовым носовым платком (салфеткой), когда вы чихаете или кашляете. После использования выбрасывайте платок (салфетку) в мусорную корзину. Если вы вышли из дома, наденьте маску или имейте при себе носовой платок, чтобы прикрывать рот и нос во время кашля и чихания.
Как защитить себя от заболевания?
- Часто мойте руки с мылом, особенно, после того как вы прикрывали рот и нос при чихании или кашле. Спиртосодержащие средства для очистки рук также эффективны.
- Старайтесь не прикасаться руками к глазам, носу и рту. Именно этим путем распространяются вирусы.

- Старайтесь избегать тесных контактов с больными людьми.
- Ведите здоровый образ жизни, включая полноценный сон, употребление витаминизированной пищи, занятия закаливанием.
- Старайтесь в зимний период принимать поливитамины, настойку элеутерококка, включать в рацион овощи и фрукты. Не забывайте и о народных средствах – напиток из шиповника, липа с калиной, малина с медом, прополис, чеснок с мёдом и др.
Для профилактики гриппа существует широкий выбор лекарственных средств – противовирусных, стимулирующих защитные силы организма, использование которых необходимо осуществлять по рекомендации врача. В качестве дополнения до начала подъема сезонной заболеваемости вирусными респираторными инфекциями необходимо проводить иммунизацию против гриппа.
Внимание – краснуха!
На первый взгляд краснуха может показаться безобидным заболеванием. Ее проявления напоминают обычное ОРЗ (правда, к ним присоединяются еще и высыпания на коже). Но для будущей мамы эта болезнь представляет серьезную опасность, так как она способна вызвать пороки развития или даже гибель плода. Поэтому каждая женщина, планирующая рождение ребенка, должна своевременно позаботиться о профилактических мерах, которые помогут сохранить здоровье малыша.
Но для будущей мамы эта болезнь представляет серьезную опасность, так как она способна вызвать пороки развития или даже гибель плода. Поэтому каждая женщина, планирующая рождение ребенка, должна своевременно позаботиться о профилактических мерах, которые помогут сохранить здоровье малыша.
Коварство вируса заключается в том, что при поражении беременных женщин он проходит через плаценту и может привести к развитию синдрома врожденной краснухи (СВК) с тяжелой хронической патологией и уродствами плода. Синдром врожденной краснухи развивается в результате инфицирования женщины во время беременности. Развитие дефектов у плода связано с периодами интенсивного формирования различных органов на определенных сроках беременности: мозга — на 3—11-й неделе, глаз и сердца — на 4—7-й неделе, органа слуха — на 7—13-й неделе, неба — на 10—12-й неделе.
При инфицировании вирусом краснухи в течение 3 месяцев до беременности и в первые 2 недели беременности в 60% случаев происходит гибель зародыша и выкидыш или формируются дефекты многих органов, сходные с генетическими заболеваниями. Есть вероятность, что после перенесенного до беременности заболевания вирус длительно сохранится в лимфатических узлах и может поражать плод даже спустя 3 месяца после болезни.
Есть вероятность, что после перенесенного до беременности заболевания вирус длительно сохранится в лимфатических узлах и может поражать плод даже спустя 3 месяца после болезни.
- Противопоказанием к вакцинации являются:
- Беременность
- Состояния иммунодефицита;
- Аллергия к аминогликозидам (группа антибиотиков, включающая ГЕНТАМИЦИН, СТРЕПТОМИЦИН, НЕОМИЦИН, АМИКАЦИН и др.), белку куриного яйца;
- Острое заболевание или обострение хронического заболевания
- Иммуносупрессивная терапия (подавляющая иммунитет терапия, которая применяется при онкологических заболеваниях, пересадке органов,заболеваниях соединительной ткани) или введение донорского иммуноглобулина (в этом случае вакцинация не рекомендуется в течение 3 месяцев).
Вакцинируемым женщинам следует избегать беременности в течение 3 месяцев после прививки.
Если вы планируете беременность, то необходимо сдать анализ на наличие антител к вирусу краснухи, чтобы определить, есть ли у вас иммунитет к данному заболеванию. При спорных результатах анализа необходимо обратиться к инфекционисту.
При спорных результатах анализа необходимо обратиться к инфекционисту.
При отсутствии антител к вирусу краснухи женщине необходимо сделать прививку за 3 месяца до планируемой беременности.
Рекомендации населению по проведению вакцинации и основам безопасности иммунопрофилактики
Вы должны это знать! Проведение нижеуказанных мероприятий направлено на обеспечение безопасности иммунизации с целью предупреждения возникновения нежелательных реакций на введение вакцины.
Профилактические прививки гражданам проводятся в целях создания специфической невосприимчивости к инфекционным болезням.
Профилактические прививки проводят медицинские работники, обученные правилам организации и техники проведения иммунизации, а также приемам неотложной помощи в случае возникновения поствакцинальных осложнений.
Иммунизацию в лечебно-профилактических организациях проводят в специально оборудованных прививочных кабинетах.
С целью выявления противопоказаний к проведению прививок вас должен осмотреть и проконсультировать врач.
Перед проведением профилактической прививки должна быть проведена термометрия. Следует убедиться, что на момент прививки у вас нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки.
Иммунизация проводится вакцинами отечественного и зарубежного производства, которые зарегистрированы и разрешены к применению в России.
Все профилактические прививки проводят с использованием стерильных шприцев и игл однократного применения. В случае необходимости одновременного проведения вам нескольких профилактических прививок каждую вакцину должны вводить отдельным шприцем и иглой в разные участки тела.
Для введения вакцины используется только тот метод, который указан в инструкции по ее применению.
Медицинский работник должен предупредить вас о возможности возникновения местных реакций и клинических проявлениях поствакцинальных реакций.
В первые 30 минут после прививки, не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Это позволит быстро оказать вам помощь в случае возникновения немедленных аллергических реакций на прививку.
Посидите в течение 20-30 минут неподалеку от кабинета. Это позволит быстро оказать вам помощь в случае возникновения немедленных аллергических реакций на прививку.
Звоните и записывайтесь на прием к нашим специалистам по телефонам:
+7 (499) 262-35-99
Поликлиника ЦКБ «РЖД-Медицина»
г. Москва, ул. Новая Басманная, д. 5
м. Красные ворота
Коронавирусов — Национальный фонд инфекционных заболеваний
Коронавирусы — это большая группа вирусов, вызывающих заболевания у животных и людей. Они часто циркулируют среди верблюдов, кошек и летучих мышей, а иногда могут развиваться и заражать людей.
У животных коронавирусы могут вызывать диарею у коров и свиней, а также заболевания верхних дыхательных путей у кур. У людей вирусы могут вызывать легкие респираторные инфекции, такие как простуда, но могут приводить к серьезным заболеваниям, таким как пневмония.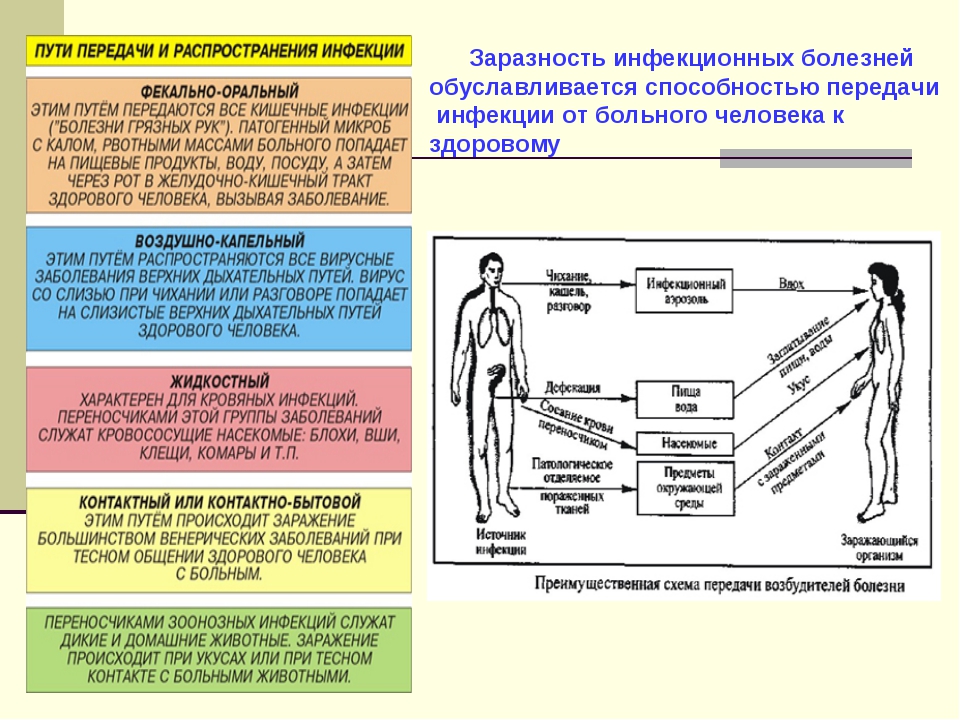
Коронавирусы названы в честь шипов в форме короны на их поверхности. Коронавирусы человека были впервые идентифицированы в середине 1960-х годов. Они находятся под пристальным наблюдением должностных лиц общественного здравоохранения.
Новый коронавирус (COVID-19)
Через год после того, как новый коронавирус (SARS-CoV-2), вызывающий заболевание Coronavirus Disease 2019 (COVID-19), впервые появился на рынке морепродуктов и птицы в китайском городе Ухань в 2019 году, США начинают национальную вакцинацию. кампания.Есть шаги, которые вы можете предпринять, чтобы остановить распространение: оставайтесь дома, как рекомендовано, носите маску, практикуйте социальное дистанцирование и часто мойте руки.
Просмотрите последнюю информацию из Центров по контролю и профилактике заболеваний (CDC)
Ближневосточный респираторный синдром (MERS)
Ближневосточный респираторный синдром (MERS) был впервые зарегистрирован в 2012 году в Саудовской Аравии и распространился на более чем 25 других стран. MERS возник у верблюдов и заразил людей.Симптомы обычно включают жар, кашель и одышку и часто прогрессируют до пневмонии. Приблизительно 3-4 из каждых 10 пациентов с MERS умерли. Случаи MERS продолжают иметь место, прежде всего на Аравийском полуострове; однако по состоянию на 2019 год в США было зарегистрировано только два подтвержденных случая MERS, оба — в 2014 году.
MERS возник у верблюдов и заразил людей.Симптомы обычно включают жар, кашель и одышку и часто прогрессируют до пневмонии. Приблизительно 3-4 из каждых 10 пациентов с MERS умерли. Случаи MERS продолжают иметь место, прежде всего на Аравийском полуострове; однако по состоянию на 2019 год в США было зарегистрировано только два подтвержденных случая MERS, оба — в 2014 году.
Тяжелый острый респираторный синдром (SARS)
Тяжелый острый респираторный синдром (ТОРС) возник у мелких млекопитающих и возник для заражения людей. Впервые SARS был зарегистрирован в Южном Китае в 2002 году, и болезнь распространилась на более чем два десятка стран Северной Америки, Южной Америки, Европы и Азии.Симптомы включают жар, озноб и ломоту в теле, которые могут прогрессировать до пневмонии. Заражение вирусом SARS вызывает острый респираторный дистресс (тяжелое затруднение дыхания) с уровнем смертности около 10 процентов. С 2004 г. в мире не зарегистрировано ни одного случая заболевания людей SARS.
Симптомы
Большинство людей в какой-то момент своей жизни заражаются человеческими штаммами коронавирусов. Эти заболевания обычно длятся непродолжительное время и могут включать следующие симптомы:
- лихорадка
- кашель
- головная боль
- насморк
- боль в горле
Сообщалось о дополнительных симптомах COVID-19.Коронавирусы человека могут вызывать другие, более серьезные заболевания, такие как пневмония или бронхит. Это чаще встречается у людей с заболеваниями сердца и легких, у людей с ослабленной иммунной системой, у младенцев и пожилых людей.
Если вас беспокоят симптомы, позвоните медицинскому работнику и расскажите ему о недавних поездках или заражениях. Не идите прямо к врачу или в больницу, где вы можете заразить других людей.
Диагностика
Есть лабораторные тесты для обнаружения коронавирусов человека.В отношении COVID-19 тесты на вирус могут выявить текущую инфекцию, а тесты на антитела — выявить перенесенную инфекцию. Если вы думаете, что у вас может быть коронавирус, поговорите с врачом.
Если вы думаете, что у вас может быть коронавирус, поговорите с врачом.
Профилактика
Коронавирусы человека могут распространяться через:
- кашель и чихание
- близкий личный контакт (в пределах 6 футов), например прикосновение или рукопожатие
- прикосновение к объекту или поверхности, на которых находится вирус, а затем прикосновение ко рту, носу или глазам
- фекальное загрязнение (редко)
Вот шаги, которые можно предпринять, чтобы предотвратить заражение:
- Ограничьте контакты с другими людьми и оставайтесь дома, как рекомендовано
- Носите маску постоянно и правильно
- практикует социальное дистанцирование (держитесь на расстоянии не менее 6 футов от других)
- Часто мойте руки водой с мылом не менее 20 секунд
- не прикасайтесь к глазам, носу или рту
- прикрывайте рот и нос, когда кашляете или чихаете
- чистка и дезинфекция предметов и поверхностей
- избегайте тесного контакта с больными людьми и оставайтесь дома, пока вы больны
- Избегайте второстепенных внутренних помещений и многолюдных помещений на открытом воздухе
Новые вакцины против COVID-19 разрешены и рекомендованы для использования в экстренных случаях в США. CDC рекомендует, чтобы начальные ограниченные запасы вакцин против COVID-19 были распределены среди медицинских работников и жителей учреждений длительного ухода.
CDC рекомендует, чтобы начальные ограниченные запасы вакцин против COVID-19 были распределены среди медицинских работников и жителей учреждений длительного ухода.
Лечение
Всем пациентам рекомендуется поддерживающая терапия:
- принимать обезболивающие и жаропонижающие
- используйте увлажнитель воздуха или примите горячий душ
- Пейте много жидкости
- сидеть дома и отдыхать
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило противовирусный препарат ремдесивир для лечения некоторых пациентов, госпитализированных по поводу COVID-19.В Соединенных Штатах и других странах проводится множество клинических испытаний для оценки новых препаратов для лечения пациентов с COVID-19.
Обновлено декабрь 2020 г.
Источники: Центры по контролю и профилактике заболеваний, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов
Рекомендуемые ресурсы
Ответы на часто задаваемые вопросы о COVID-19
Ответы на часто задаваемые вопросы о вакцинах против COVID-19
Дополнительные ресурсы
Ношение маски показывает, что вы заботитесь о собственном здоровье и здоровье окружающих. Маски для лица могут не обеспечивать полную защиту — вам все равно нужно находиться на расстоянии не менее 6 футов от других и часто мыть руки
Маски для лица могут не обеспечивать полную защиту — вам все равно нужно находиться на расстоянии не менее 6 футов от других и часто мыть руки
Ежегодная вакцинация против гриппа может помочь защитить людей и предотвратить дополнительную нагрузку на и без того перегруженную систему здравоохранения
Это 30-секундное анимационное объявление о государственной службе подчеркивает важность 5 ключевых шагов, которые помогут #StopTheSpread COVID-19
Помогите распространить информацию и повысить осведомленность о # COVID-19, используя образцы сообщений в социальных сетях и графику
Национальный фонд инфекционных заболеваний и Альянс исследований старения разработали этот ресурс по COVID-19 для пожилых людей и людей с сопутствующими заболеваниями.
Получите самую свежую информацию о новом коронавирусе 2019 года (COVID-19), включая места вспышек, оценку рисков и рекомендации для путешественников.
Действия, которые необходимо предпринять для подготовки к COVID-19 на крупных мероприятиях и массовых собраниях
Скачать рекомендации Всемирной организации здравоохранения (ВОЗ)
Поиск по слову для печати с указанием симптомов COVID-19 и условий профилактики
Дифтерия — Национальный фонд инфекционных заболеваний
Дифтерия — это острое бактериальное заболевание, которое обычно поражает миндалины, горло, нос и / или кожу.Болезнь передается от человека к человеку воздушно-капельным путем, обычно при вдыхании бактерий после того, как инфицированный человек кашлянул, чихнул или даже засмеялся. Он также может передаваться при обращении с использованными тканями или при питье из стакана, используемого инфицированным человеком. Дифтерия может привести к проблемам с дыханием, сердечной недостаточности, параличу, а иногда и к смерти.
Симптомы
Признаки и симптомы могут варьироваться от легких до тяжелых. Обычно они начинаются через два-пять дней после заражения. Симптомы часто появляются постепенно, начиная с боли в горле и лихорадки.На ранних стадиях дифтерия может быть ошибочно принята за сильную боль в горле. Другие симптомы включают субфебрильную температуру и увеличенные лимфатические узлы (опухшие железы), расположенные на шее. Дифтерия может вызывать болезненные, красные и опухшие кожные поражения. Люди, являющиеся переносчиками дифтерийных микробов, заразны до четырех недель без антибиотиков, даже если у них самих нет симптомов.
Обычно они начинаются через два-пять дней после заражения. Симптомы часто появляются постепенно, начиная с боли в горле и лихорадки.На ранних стадиях дифтерия может быть ошибочно принята за сильную боль в горле. Другие симптомы включают субфебрильную температуру и увеличенные лимфатические узлы (опухшие железы), расположенные на шее. Дифтерия может вызывать болезненные, красные и опухшие кожные поражения. Люди, являющиеся переносчиками дифтерийных микробов, заразны до четырех недель без антибиотиков, даже если у них самих нет симптомов.
Профилактика
Есть вакцина от дифтерии. Большинство людей получают свою первую дозу в детстве в виде комбинированной вакцины под названием DTaP (дифтерия-столбняк-бесклеточный коклюш).В настоящее время представители здравоохранения рекомендуют взрослым и подросткам сделать бустер-вакцину Tdap (столбняк-дифтерия-бесклеточный коклюш) для защиты от столбняка, дифтерии и коклюша (коклюша). Эта рекомендация является заменой ранее рекомендованной ревакцинации от столбняка-дифтерии.
Факты о дифтерии
- Дифтерия передается другим людям при тесном контакте с выделениями из носа, горла, глаз и / или кожных поражений инфицированного человека.
- Дифтерия может привести к проблемам с дыханием, сердечной недостаточности, параличу, а иногда и к смерти.
- Почти каждый десятый человек, заболевший дифтерией, умрет от нее.
- Большинство случаев дифтерии возникает среди невакцинированных или недостаточно вакцинированных людей.
- Излечение от дифтерии не всегда сопровождается стойким иммунитетом, поэтому даже те люди, которые пережили болезнь, нуждаются в вакцинации.
- Хотя дифтерия больше не является очень распространенным заболеванием в США, она остается серьезной проблемой в других странах и может представлять серьезную угрозу для людей в США, которые могут быть не полностью иммунизированы и которые путешествуют в другие страны или контактируют с прибывающими в США из других частей света.

Грипп (Influenza) — Национальный фонд инфекционных заболеваний
Грипп (грипп) — это заразная вирусная инфекция, которая может вызывать симптомы от легкой до тяжелой и опасные для жизни осложнения, включая смерть, даже у здоровых детей и взрослых.
Вирусы гриппа передаются в основном от одного человека к другому при кашле или чихании. Реже они также могут распространяться при прикосновении к загрязненной поверхности, а затем при прикосновении ко рту, глазам или носу.Люди могут передать грипп другим людям еще до появления собственных симптомов и в течение недели или более после появления симптомов.
Бремя
Хотя эти цифры различаются, в США ежегодно заболевают миллионы людей, сотни тысяч госпитализируются, а десятки тысяч умирают от гриппа и связанных с ним осложнений. Грипп также поражает работодателей и предприятия и ежегодно обходится в США в виде прямых и косвенных затрат в размере 11,2 миллиарда долларов. В течение сезона гриппа 2019-2020 гг. Вакцинация предотвратила около 7 человек.5 миллионов случаев заболевания гриппом, 105 000 госпитализаций и 6 300 смертей.
Вакцинация предотвратила около 7 человек.5 миллионов случаев заболевания гриппом, 105 000 госпитализаций и 6 300 смертей.
Симптомы
Грипп — это не просто простуда. Обычно это возникает внезапно, и у людей с гриппом могут быть некоторые или все из следующих симптомов (подумайте о F.A.C.T.S.):
- F когда-либо
- A грудь (мышцы, тело и головные боли)
- C холмы
- T Ржавчина (утомляемость)
- S начало вымени
- Кашель, насморк или заложенность носа и / или боль в горле
- Рвота и диарея (чаще у детей, чем у взрослых)
Профилактика
Лучший способ предотвратить грипп — ежегодно делать прививку от гриппа.Центры по контролю и профилактике заболеваний (CDC) рекомендуют ежегодно вакцинировать всех в возрасте от 6 месяцев. Вакцинация против гриппа особенно важна в этом году для защиты людей и предотвращения дополнительной нагрузки на и без того перегруженную систему здравоохранения США. Лучшее время для вакцинации — ранняя осень, до того как вирусы гриппа начнут распространяться в вашем районе. Однако вакцинация на протяжении всего сезона гриппа по-прежнему приносит пользу. Чтобы найти места, где вакцины доступны по почтовому индексу, посетите https: // Vacinefinder.org /.
Лучшее время для вакцинации — ранняя осень, до того как вирусы гриппа начнут распространяться в вашем районе. Однако вакцинация на протяжении всего сезона гриппа по-прежнему приносит пользу. Чтобы найти места, где вакцины доступны по почтовому индексу, посетите https: // Vacinefinder.org /.
Вакцины против гриппа ежегодно обновляются для защиты от вирусов гриппа, которые, по данным исследований, с наибольшей вероятностью будут распространяться в течение предстоящего сезона. Вакцины против гриппа могут различаться по эффективности, но даже в тех случаях, когда вакцинация против гриппа не предотвращает инфекцию полностью, она может снизить тяжесть и продолжительность заболевания и предотвратить серьезные осложнения. За более чем 50 лет сотни миллионов людей в США благополучно получили вакцины от сезонного гриппа.
Просмотреть рекомендации ACIP по профилактике сезонного гриппа и борьбе с ним в течение сезона гриппа 2020-2021 гг.
Лечение
Ежегодная вакцинация против гриппа — лучший способ предотвратить грипп. Противовирусные препараты не заменяют ежегодную вакцинацию против гриппа; однако противовирусные препараты, отпускаемые по рецепту, служат дополнительной линией защиты. CDC рекомендует, чтобы все госпитализированные, тяжелобольные или лица с высоким риском развития серьезных осложнений, связанных с гриппом, немедленно получали противовирусные препараты при подозрении на грипп.
Противовирусные препараты не заменяют ежегодную вакцинацию против гриппа; однако противовирусные препараты, отпускаемые по рецепту, служат дополнительной линией защиты. CDC рекомендует, чтобы все госпитализированные, тяжелобольные или лица с высоким риском развития серьезных осложнений, связанных с гриппом, немедленно получали противовирусные препараты при подозрении на грипп.
Лечение гриппа противовирусными препаратами может уменьшить симптомы гриппа, сократить продолжительность заболевания на один-два дня и предотвратить серьезные осложнения, такие как пневмония.Противовирусные препараты работают лучше всего, если их принимать в течение 48 часов после болезни, но они все же могут быть полезными, если их вводить позже, в ходе болезни.
Медицинские работники могут лечить пациентов на основании их клинической оценки и знаний об уровне местной активности гриппа. Для получения дополнительной информации см. CDC Противовирусные препараты от гриппа: Резюме для клиницистов.
Обновлено ноябрь 2020 г.
Источник: Центры по контролю и профилактике заболеваний
Рекомендуемые ресурсы
Ежегодная вакцинация против гриппа может помочь защитить людей и предотвратить дополнительную нагрузку на и без того перегруженную систему здравоохранения
Помогите #TravelingFluBug распространять информацию, а не болезни! Присоединяйтесь к путешествию на #FightFlu…
Дополнительные ресурсы
Ответы на распространенные мифы о гриппе и вакцинах против гриппа
Грипп (грипп) — это не просто простуда. Любой человек может заболеть гриппом, но некоторые люди подвержены высокому риску развития серьезных осложнений, связанных с гриппом.
Некоторые противовирусные препараты могут помочь уменьшить симптомы гриппа (гриппа), сократить продолжительность заболевания и предотвратить осложнения
Выполните эти три шага, чтобы защитить себя и других от гриппа (гриппа)
Чтобы помочь подготовиться к сезону гриппа, загрузите Руководство NFID по готовности к гриппу, чтобы узнать больше о передовых методах лечения и предотвращения распространения гриппа, а также советы по сборке комплекта для обеспечения готовности к гриппу и список контактов на случай чрезвычайной ситуации
Поделитесь этими мемами в социальных сетях, чтобы напомнить друзьям и семье о необходимости # Сделайте вакцинацию и оставайтесь здоровыми в этот праздничный сезон!
23-секундное видеообъявление для общественных служб о бремени гриппа среди взрослых в возрасте 65 лет и старше и важности вакцинации
Ресурсы по гриппу от А до Я от Национального фонда инфекционных заболеваний (NFID) и партнеров
Информационный бюллетень с описанием преимуществ иммунизации против гриппа для медицинских работников
Получите факты о гриппе и детях
Фактов об ID
Инфекционные заболевания вызываются микроскопическими организмами, которые проникают через естественные барьеры организма и размножаются, вызывая симптомы от легких до смертельных. Хотя был достигнут прогресс в искоренении многих инфекционных заболеваний или борьбе с ними, человечество остается уязвимым для широкого спектра новых и возрождающихся организмов.
Хотя был достигнут прогресс в искоренении многих инфекционных заболеваний или борьбе с ними, человечество остается уязвимым для широкого спектра новых и возрождающихся организмов.
Препятствия при лечении инфекций
- Новые потенциально опасные бактерии, вирусы, грибки и паразиты, такие как тяжелый острый респираторный синдром (SARS), появляются каждый год.
- Ранее выявленные патогены могут развиваться и становиться устойчивыми к доступным антибиотикам и другим методам лечения.
- Перенаселенность и легкость передвижения также делают нас более уязвимыми для распространения инфекционных агентов.
- Недавние опасения по поводу биотерроризма привлекли новое внимание к искорененным или редким инфекционным заболеваниям, таким как оспа и сибирская язва.
Типы инфекций
Некоторые инфекции, такие как корь, малярия, ВИЧ и желтая лихорадка, поражают все тело. Другие инфекции поражают только один орган или систему тела. Наиболее частые местные инфекции, в том числе простуда, возникают в верхних дыхательных путях. Серьезной и обычно местной инфекцией дыхательных путей является туберкулез, который является проблемой во всем мире.
Наиболее частые местные инфекции, в том числе простуда, возникают в верхних дыхательных путях. Серьезной и обычно местной инфекцией дыхательных путей является туберкулез, который является проблемой во всем мире.
Другие распространенные очаги инфекции включают пищеварительный тракт, легкие, репродуктивные и мочевыводящие пути, глаза или уши. Местные инфекции могут вызывать серьезные заболевания, если они поражают жизненно важные органы, такие как сердце, мозг или печень. Они также могут распространяться через кровоток и вызывать широко распространенные симптомы.
Исход любой инфекции зависит от вирулентности инфекционных агентов, количества организмов в заражающем посевном материале и реакции иммунной системы.Нарушение иммунной системы, которое может возникнуть в результате таких заболеваний, как СПИД, или лечения таких заболеваний, как рак, может позволить организмам, которые обычно безвредны, размножаться и вызывать опасные для жизни заболевания.
Способы заражения
Обычно инфекционные агенты попадают в организм через контакт с кожей, вдыхание переносимых по воздуху микробов, проглатывание зараженной пищи или воды, укусы переносчиков, таких как клещи или комары, которые переносят и передают организмы, половой контакт и передача от матери к их будущим детям. через родовые пути и плаценту.
через родовые пути и плаценту.
Профилактика и лечение
Иммунизация
Современные вакцины — одна из наших самых эффективных стратегий предотвращения болезней. Многие разрушительные болезни теперь можно предотвратить с помощью соответствующих программ иммунизации. В Соединенных Штатах всем детям рекомендуется делать прививки от дифтерии, коклюша (коклюша), столбняка, полиомиелита, кори, краснухи (немецкая корь), эпидемического паротита, Haemophilus influenza типа B (частая причина пневмонии и менингита у младенцев. ), гепатит B, ветряная оспа (ветряная оспа) и грипп.
Путешественникам в зарубежные страны могут потребоваться прививки от желтой лихорадки, холеры, брюшного тифа или гепатита A или B.
Меры общественного здравоохранения
Меры, обеспечивающие снабжение чистой водой, надлежащую очистку сточных вод и санитарное обращение с продуктами питания и молоком, также важны для борьбы с распространением инфекционных заболеваний.
Наблюдение
Борьба с инфекционными заболеваниями требует всемирного наблюдения со стороны врачей, ученых и должностных лиц общественного здравоохранения, которые собирают информацию об инфекционных заболеваниях, сообщают о новых или возобновляющихся вспышках болезней и разрабатывают стандарты и руководства по лечению и контролю заболеваний.
Лечение
Разработка антибиотиков и других противомикробных препаратов сыграла важную роль в борьбе с инфекционными заболеваниями, но у некоторых микроорганизмов развивается устойчивость к лекарствам, используемым против них. Современные врачи должны осторожно назначать антибиотики, поэтому необходимы исследования и разработка новых лекарств. Чем шире используются антибиотики и противовирусные препараты, тем выше вероятность появления устойчивых к антимикробным препаратам штаммов микроорганизмов.
Как распространяются инфекционные заболевания | Министерство здравоохранения NZ
Некоторые микробы полезны и даже помогают нам оставаться здоровыми, в то время как другие вредны и вызывают инфекцию. Понимая, как люди могут заразиться инфекционным заболеванием, вы сможете принять эффективные меры для предотвращения его распространения.
Понимая, как люди могут заразиться инфекционным заболеванием, вы сможете принять эффективные меры для предотвращения его распространения.
Микробы попадают в организм через:
- рот — включая еду, питье или дыхание
- кожа — сквозные порезы и ссадины
- глаза
- гениталии.
Микробы могут распространяться:
- от человека к человеку:
- напрямую через тесный контакт
- косвенно от инфицированного человека к объекту (например, дверным ручкам, скамейкам, продуктам питания), а затем другому лицу, которое вступает в контакт с зараженным предметом
- из загрязненного источника окружающей среды, такого как животное или почва, к восприимчивому человеку.
Распространение от человека к человеку
Это самый распространенный способ заражения инфекционным заболеванием. Микробы могут передаваться от человека к человеку через:
- воздух в виде капель или аэрозольных частиц
- фекально-оральная паста
- кровь или другие биологические жидкости
- Контакт с кожей или слизистой оболочкой
- сексуальный контакт.

Некоторые инфекции могут передаваться более чем одним путем.
По воздуху в виде капель или аэрозольных частиц (переносится по воздуху)
Некоторые инфекции распространяются, когда инфицированный человек разговаривает, кашляет или чихает, а выделяемые им маленькие капельки содержат микробы.Перед падением капли проходят небольшое расстояние. Капли могут вдыхать находящиеся рядом люди или упасть и загрязнить объект или поверхность. Распространение также может происходить при прикосновении к носу или рту руками, загрязненными каплями. Примеры болезней, передаваемых воздушно-капельным путем:
- простуда
- грипп (грипп)
- COVID-19.
Другие инфекции распространяются, когда инфицированный человек разговаривает, дышит, кашляет или чихает крошечные частицы, содержащие микробы в воздухе.Это так называемые аэрозоли с мелкими частицами. Поскольку эти частицы аэрозоля крошечные, они могут оставаться в воздухе в течение нескольких часов и вдыхать их другие люди. Примеры распространения аэрозоля:
Примеры распространения аэрозоля:
Некоторые микробы могут передаваться как капельным, так и аэрозольным путем, например, грипп.
Через фекально-оральное распространение
Некоторые инфекции распространяются, когда крошечные количества фекалий (фекалий) инфицированного человека принимаются другим человеком через рот. Микробы могут передаваться напрямую от инфицированных рук в рот или косвенно через предметы, поверхности, пищу или воду, загрязненные фекалиями.Примеров распространения болезней:
- кампилобактер
- лямблии
- гепатит А.
Через кровь или другие биологические жидкости
Некоторые инфекции распространяются, когда жидкости организма, такие как кровь, слюна, моча (водоросли), фекалии (испражнения) или сперма, вступают в прямой контакт с неинфицированным человеком в результате поцелуев, полового контакта или укола иглой. Примеры болезней, передающихся через биологические жидкости:
- гепатит В
- гепатит C
- ВИЧ.

При контакте с кожей или слизистой оболочкой
Некоторые инфекции передаются напрямую, когда кожа или слизистая оболочка (тонкая оболочка таких частей тела, как нос, рот, гениталии) контактирует с кожей или слизистой оболочкой инфицированного человека. Инфекции могут распространяться косвенно при контакте кожи с зараженным предметом. Примеров распространения болезней:
- Головные вши
- Конъюнктивит
- стригущий лишай.
При половом контакте
Инфекции, передаваемые половым путем (ИППП), чаще всего передаются половым путем. Это означает вагинальный, анальный или оральный секс.
Примеры инфекций, передаваемых половым путем:
- хламидиоз
- гонорея
- сифилис.
Экологическое распространение
Некоторые болезни передаются не от человека к человеку, а через контакт с другими источниками окружающей среды, такими как пища, вода, животные или почва.
При контакте с зараженной пищей или водой
Эти болезни возникают в результате употребления в пищу или питья пищи или воды, загрязненных микробами или их токсинами. Часто эти инфекции передаются фекально-оральным путем. Примеры болезней, передаваемых через пищу или воду:
- листерия
- брюшной тиф
- ботулизм.
Узнайте больше о распространенных болезнях пищевого происхождения на веб-сайте Министерства первичной промышленности.
Узнайте больше о болезнях, передаваемых через пищу и воду.
Через загрязненную среду
Некоторые инфекционные заболевания передаются не при контакте с инфицированным человеком, а при контакте с источником окружающей среды, таким как животные, насекомые или почва. Примеры заболеваний, распространяемых таким образом:
- гидатиды (животные)
- Малярия (насекомое)
- Денге (насекомое)
- столбняк (почва)
- легионеллез (компост / почва).

Что вы можете сделать
Не все инфекционные заболевания распространяются одинаково, и некоторые из них более заразны, чем другие.
Узнайте о простых действиях, которые вы можете предпринять, чтобы снизить риск распространения болезни: Предотвращение распространения инфекционного заболевания.
инфекционных заболеваний | Определение, типы и причины
Возбудители инфекции можно разделить на различные группы в зависимости от их размера, биохимических характеристик или способа взаимодействия с человеческим хозяином. Группы организмов, вызывающих инфекционные заболевания, подразделяются на бактерии, вирусы, грибки и паразиты.
Бактерии могут выжить в организме, но вне отдельных клеток. Некоторые бактерии, классифицируемые как аэробы, нуждаются в кислороде для роста, в то время как другие, например те, которые обычно находятся в тонком кишечнике здоровых людей, растут только в отсутствие кислорода и, следовательно, называются анаэробами. Большинство бактерий окружено капсулой, которая играет важную роль в их способности вызывать болезнь. Кроме того, некоторые виды бактерий выделяют токсины, которые, в свою очередь, могут повреждать ткани.Бактерии, как правило, достаточно крупные, чтобы их можно было увидеть в световой микроскоп. Стрептококки, бактерии, вызывающие скарлатину, имеют диаметр около 0,75 микрометра (0,00003 дюйма). Спирохеты, вызывающие сифилис, лептоспироз и лихорадку укусов крыс, имеют длину от 5 до 15 микрометров. Бактериальные инфекции можно лечить антибиотиками.
Большинство бактерий окружено капсулой, которая играет важную роль в их способности вызывать болезнь. Кроме того, некоторые виды бактерий выделяют токсины, которые, в свою очередь, могут повреждать ткани.Бактерии, как правило, достаточно крупные, чтобы их можно было увидеть в световой микроскоп. Стрептококки, бактерии, вызывающие скарлатину, имеют диаметр около 0,75 микрометра (0,00003 дюйма). Спирохеты, вызывающие сифилис, лептоспироз и лихорадку укусов крыс, имеют длину от 5 до 15 микрометров. Бактериальные инфекции можно лечить антибиотиками.
Бактериальные инфекции обычно вызываются пневмококками, стафилококками и стрептококками; все они часто являются комменсалами (то есть организмами, безвредно живущими на своих хозяевах) в верхних дыхательных путях, но они могут стать вирулентными и вызвать серьезные заболевания, такие как пневмония. , сепсис (заражение крови) и менингит.Пневмококк — наиболее частая причина крупозной пневмонии, заболевания, при котором одна или несколько долей или сегментов легкого становятся твердыми и безвоздушными в результате воспаления. Стафилококки поражают легкие либо в ходе стафилококковой септицемии, когда бактерии в циркулирующей крови вызывают рассеянные абсцессы в легких, либо как осложнение вирусной инфекции, обычно гриппа, когда эти организмы вторгаются в поврежденные клетки легких и вызывают жизнь. угрожающая форма пневмонии.Стрептококковая пневмония является наименее распространенной из трех и обычно возникает как осложнение гриппа или другого заболевания легких.
Стафилококки поражают легкие либо в ходе стафилококковой септицемии, когда бактерии в циркулирующей крови вызывают рассеянные абсцессы в легких, либо как осложнение вирусной инфекции, обычно гриппа, когда эти организмы вторгаются в поврежденные клетки легких и вызывают жизнь. угрожающая форма пневмонии.Стрептококковая пневмония является наименее распространенной из трех и обычно возникает как осложнение гриппа или другого заболевания легких.
Пневмококки часто попадают в кровоток из воспаленных легких и вызывают сепсис с продолжающейся лихорадкой, но без других особых симптомов. Стафилококки вызывают разновидность сепсиса с резким повышением температуры тела; бактерии могут достигать практически любого органа тела, включая мозг, кости и особенно легкие, и в инфицированных областях образуются деструктивные абсцессы.Стрептококки также вызывают сепсис с лихорадкой, но микроорганизмы, как правило, вызывают воспаление поверхностных клеток слизистой оболочки, а не абсцессы — например, плеврит (воспаление слизистой оболочки грудной клетки), а не абсцесс легкого, и перитонит (воспаление мембраны, выстилающей брюшную полость). чем абсцесс печени. В ходе любой из двух последних форм сепсиса организмы могут проникать в нервную систему и вызывать стрептококковый или стафилококковый менингит, но это редкие состояния. С другой стороны, пневмококки часто распространяются непосредственно в центральную нервную систему, вызывая одну из распространенных форм менингита.
чем абсцесс печени. В ходе любой из двух последних форм сепсиса организмы могут проникать в нервную систему и вызывать стрептококковый или стафилококковый менингит, но это редкие состояния. С другой стороны, пневмококки часто распространяются непосредственно в центральную нервную систему, вызывая одну из распространенных форм менингита.
Стафилококки и стрептококки — частые причины кожных заболеваний. Фурункулы и импетиго (при которых кожа покрыта волдырями, пустулами и желтыми корками) могут быть вызваны обоими. Стафилококки также могут вызывать серьезную кожную инфекцию, которая отделяет внешние слои кожи от тела и оставляет обнаженными нижние слои, как при тяжелых ожогах, состояние, известное как токсический эпидермальный некролиз. Стрептококковые организмы могут вызывать тяжелое состояние, известное как некротический фасциит, обычно называемое болезнью поедания плоти, смертность от которой составляет от 25 до 75 процентов.Стрептококки могут быть причиной красного целлюлита кожи, известного как рожистое воспаление.
Некоторые стафилококки вырабатывают кишечные токсины и вызывают пищевые отравления. Определенные стрептококки, оседающие в горле, производят покрасневший токсин, который быстро проникает в кровоток и вызывает симптомы скарлатины. Стрептококки и стафилококки также могут вызывать синдром токсического шока, потенциально смертельное заболевание. Синдром стрептококкового токсического шока (STSS) заканчивается смертельным исходом примерно в 35% случаев.
Менингококки — довольно частые обитатели горла, в большинстве случаев не вызывающие болезней.Однако по мере увеличения числа здоровых носителей в любой популяции менингококк имеет тенденцию становиться более инвазивным. Когда предоставляется возможность, он может получить доступ к кровотоку, проникнуть в центральную нервную систему и вызвать менингококковый менингит (ранее называвшийся цереброспинальным менингитом или пятнистой лихорадкой). Менингококковый менингит, одно время пугающее, но все еще очень серьезное заболевание, обычно поддается лечению пенициллином, если его диагностировать достаточно рано. Когда менингококки проникают в кровоток, некоторые из них проникают в кожу и вызывают кровавые пятна или пурпуру.Если заболевание диагностируется на достаточно ранней стадии, антибиотики могут очистить кровоток от бактерии и не дать бактериям проникнуть достаточно далеко, чтобы вызвать менингит. Иногда сепсис принимает легкую хроническую рецидивирующую форму без тенденции к менингиту; это излечимо после постановки диагноза. Менингококк также может вызвать одну из самых грозных из всех форм сепсиса, менингококкемию, при которой тело быстро покрывается фиолетовой сыпью, молниеносной пурпурой; в этой форме кровяное давление становится опасно низким, сердце и кровеносные сосуды поражаются шоком, и инфицированный умирает в течение нескольких часов.Мало кто из них спасается, несмотря на лечение соответствующими лекарствами.
Когда менингококки проникают в кровоток, некоторые из них проникают в кожу и вызывают кровавые пятна или пурпуру.Если заболевание диагностируется на достаточно ранней стадии, антибиотики могут очистить кровоток от бактерии и не дать бактериям проникнуть достаточно далеко, чтобы вызвать менингит. Иногда сепсис принимает легкую хроническую рецидивирующую форму без тенденции к менингиту; это излечимо после постановки диагноза. Менингококк также может вызвать одну из самых грозных из всех форм сепсиса, менингококкемию, при которой тело быстро покрывается фиолетовой сыпью, молниеносной пурпурой; в этой форме кровяное давление становится опасно низким, сердце и кровеносные сосуды поражаются шоком, и инфицированный умирает в течение нескольких часов.Мало кто из них спасается, несмотря на лечение соответствующими лекарствами.
Haemophilus influenzae — это микроорганизм, названный так в связи с его появлением в мокроте у больных гриппом — явление настолько распространенное, что одно время считалось причиной заболевания. В настоящее время известно, что он является обычным обитателем носа и горла, который может вторгаться в кровоток, вызывая менингит, пневмонию и различные другие заболевания. У детей это наиболее частая причина острого эпиглоттита, инфекции, при которой ткань на задней части языка быстро опухает и закупоривает дыхательные пути, создавая потенциально смертельное состояние. H. influenzae также является наиболее частой причиной менингита и пневмонии у детей в возрасте до пяти лет и, как известно, вызывает бронхит у взрослых. Диагноз устанавливается на основании посевов крови, спинномозговой жидкости или других тканей из очагов инфекции. Антибиотикотерапия обычно эффективна, хотя смерть от сепсиса или менингита по-прежнему является обычным явлением. В развитых странах, где используется вакцина H. influenza , наблюдается значительное снижение числа серьезных инфекций и смертей.
В настоящее время известно, что он является обычным обитателем носа и горла, который может вторгаться в кровоток, вызывая менингит, пневмонию и различные другие заболевания. У детей это наиболее частая причина острого эпиглоттита, инфекции, при которой ткань на задней части языка быстро опухает и закупоривает дыхательные пути, создавая потенциально смертельное состояние. H. influenzae также является наиболее частой причиной менингита и пневмонии у детей в возрасте до пяти лет и, как известно, вызывает бронхит у взрослых. Диагноз устанавливается на основании посевов крови, спинномозговой жидкости или других тканей из очагов инфекции. Антибиотикотерапия обычно эффективна, хотя смерть от сепсиса или менингита по-прежнему является обычным явлением. В развитых странах, где используется вакцина H. influenza , наблюдается значительное снижение числа серьезных инфекций и смертей.
Хламидийные организмы
Хламидии — это внутриклеточные организмы, обнаруженные у многих позвоночных, включая птиц, людей и других млекопитающих.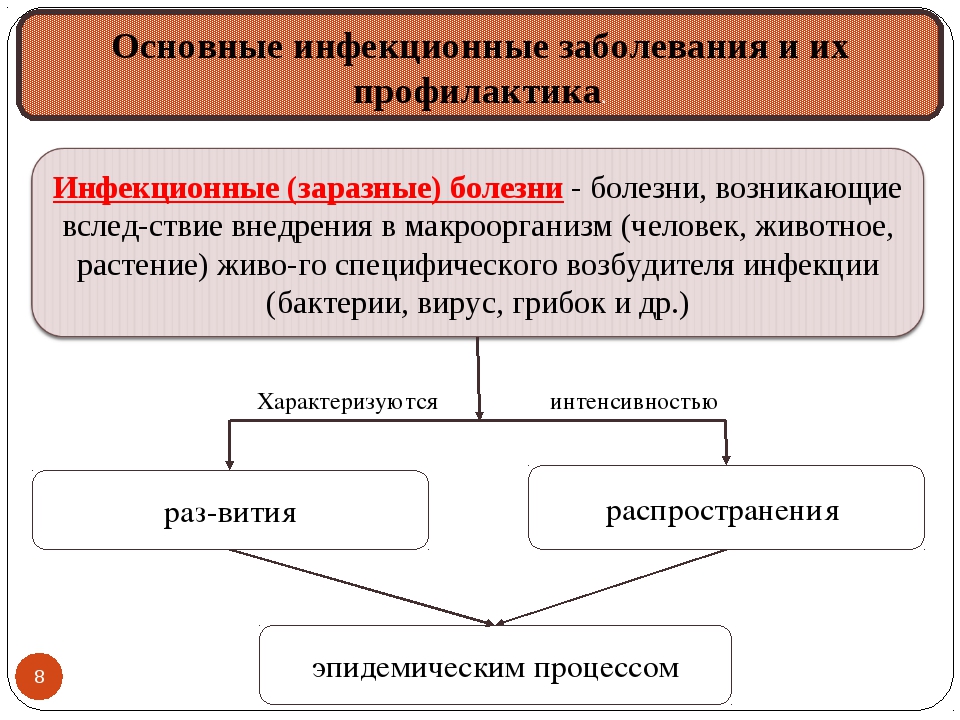 Клинические заболевания вызываются видом C. trachomatis , который является частой причиной половых инфекций у женщин. Если ребенок проходит через инфицированные родовые пути, это может вызвать заболевание глаз (конъюнктивит) и пневмонию у новорожденного. У маленьких детей иногда развиваются ушные инфекции, ларингит и заболевания верхних дыхательных путей от Chlamydia .Такие инфекции можно лечить с помощью эритромицина.
Клинические заболевания вызываются видом C. trachomatis , который является частой причиной половых инфекций у женщин. Если ребенок проходит через инфицированные родовые пути, это может вызвать заболевание глаз (конъюнктивит) и пневмонию у новорожденного. У маленьких детей иногда развиваются ушные инфекции, ларингит и заболевания верхних дыхательных путей от Chlamydia .Такие инфекции можно лечить с помощью эритромицина.
Другой хламидийный организм, Chlamydophila psittaci , вызывает орнитоз, заболевание, которое возникает в результате воздействия выделений инфицированных птиц. Заболевание характеризуется высокой температурой с ознобом, медленным пульсом, пневмонией, головной болью, слабостью, утомляемостью, мышечными болями, анорексией, тошнотой и рвотой. Диагноз обычно подозревают, если пациент в анамнезе контактировал с птицами. Это подтверждают анализы крови.Смертность редка, и доступно специальное лечение антибиотиками.
Что такое инфекционное заболевание?
Бесчисленное количество бактерий и других микроорганизмов обитает в местах, где мы работаем, играем и путешествуем. Они даже покрывают нашу кожу и живут в нашем кишечнике! Однако большинство из них безвредны для нас. Некоторые действительно полезны.
Они даже покрывают нашу кожу и живут в нашем кишечнике! Однако большинство из них безвредны для нас. Некоторые действительно полезны.
Так в чем же разница?
Разница между ними и инфекционным заболеванием в том, где и как они живут.Инфекционное заболевание означает, что инородный организм живет внутри тела, где не должен, вызывая повреждение клеток тела. Эти патогены (болезнетворные агенты, такие как бактерии или вирус) пытаются питаться питательными веществами клеток, разрушать ткани тела или даже захватить клетки, чтобы распространить инфекцию.
Инфекционные заболевания варьируются от простуды (многие штаммы, как правило, более легкие патогены) до более тяжелых состояний, таких как болезнь Хансена (проказа) или ВИЧ (вирус иммунодефицита человека). Многие инфекционные заболевания заразны или могут передаваться между хозяевами.
Заразные инфекции передаются такими способами, как прикосновение, частицы в воздухе от чихания и кашля, биологические жидкости, такие как кровь, или употребление зараженной пищи. Различные патогены процветают в разных условиях.
Различные патогены процветают в разных условиях.
Кто в опасности?
Любой человек может заразиться патогеном, но инфекции более вероятны и более опасны для людей с более слабым телом или иммунной системой. К людям с повышенным риском инфекционных заболеваний относятся:
- Старейшины
- Младенцы, особенно новорожденные и недоношенные
- Пациенты с иммунной системой, ослабленной другими медицинскими проблемами, такими как иммунные нарушения или трансплантация органов
- Пациенты с хроническими / генетические заболевания, такие как муковисцидоз или астма
- Невакцинированные лица (особенно подверженные повышенному риску обычно привитых болезней)
Для людей с уже существующими медицинскими проблемами заболеть может быть опасно.Простуда, которая является незначительным неудобством для здорового человека, может положить человека с хроническим заболеванием в больницу. Вы знаете, как сохранить здоровье себя и своего сообщества?
Снизьте свой риск
Первое, что вы можете сделать, чтобы уменьшить распространение патогенов, — это вымыть руки. Мойте руки после посещения туалета и перед тем, как прикасаться к лицу или еде. На самом деле, рекомендуется как можно чаще не прикасаться к лицу. Также следует чаще мыть руки в окружении больных.Антибактериальные дезинфицирующие средства для рук не идеальны для повседневного использования, как мытье рук, но они являются полезным инструментом для обеспечения безопасности в условиях повышенного риска (например, в больницах или в домах хронических больных).
Мойте руки после посещения туалета и перед тем, как прикасаться к лицу или еде. На самом деле, рекомендуется как можно чаще не прикасаться к лицу. Также следует чаще мыть руки в окружении больных.Антибактериальные дезинфицирующие средства для рук не идеальны для повседневного использования, как мытье рук, но они являются полезным инструментом для обеспечения безопасности в условиях повышенного риска (например, в больницах или в домах хронических больных).
Если у вас ослабленная иммунная система, может быть целесообразно носить защитную маску во время сезона гриппа или в людных местах. Верно и обратное: вы можете предотвратить распространение болезни, надев маску в людных местах, когда вы больны. Выберите маску, предназначенную для медицинского использования, у которой обычно есть синяя сторона и белая сторона фильтра.
Вакцины и прививки от гриппа могут уберечь вас от заражения (а затем и распространения) некоторых из наиболее опасных инфекций, таких как туберкулез. В остальном здоровый образ жизни также укрепит вашу иммунную систему.

 )
)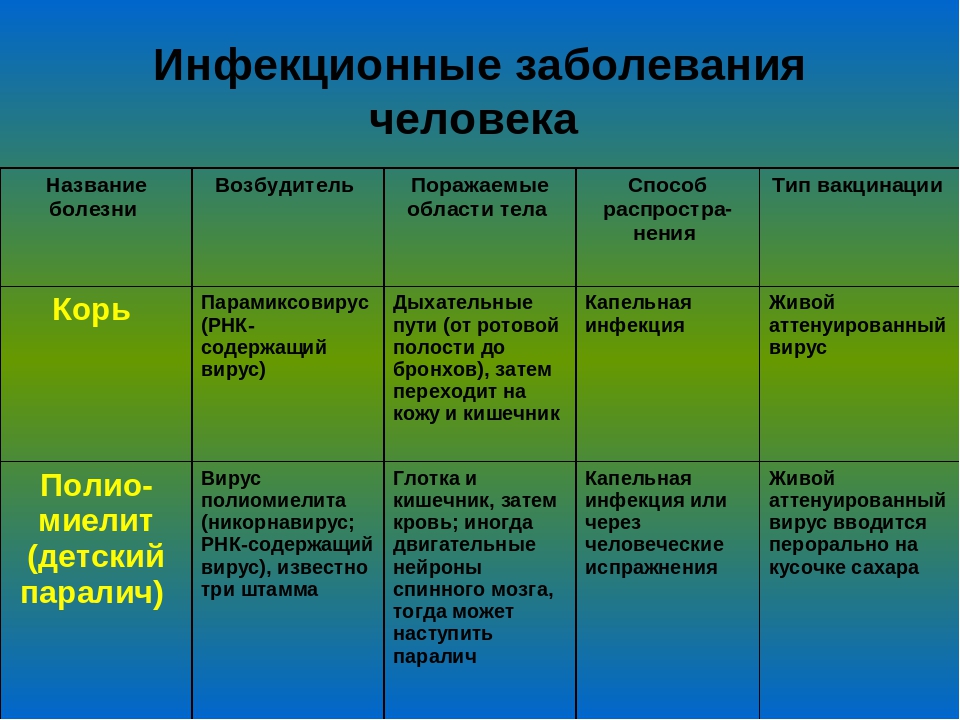

 )
)