Рецидивирующий колит, вызванный Clostridium difficile: единственное подтвержденное показание к применению
Рецидивирующий колит, вызванный
Clostridium difficile, является основной причиной связанной с лечением диареи, этим заболеванием в 2011 году было поражено более 450 000 американцев, из которых 30 000 погибло. Во Франции в 2014 году с инфекцией C. difficile было связано 1800 смертей2. Общая смертность госпитализированных пациентов в связи с этим штам- мом бактерий оценивается в 5 %.
До 1990-х вызванный бактериями C. difficile колит был сравнительно редкой инфекцией, которая не считалась опасной для здоровья: для избавления от нее было достаточно лечения антибиотиками. Но за 20 лет заболеваемость им выросла более чем вдвое, в то время как показатель эффективности антибиотикотерапии упал до 20–30%8, 9. Устойчивость бактерий к антибиотикам повышается. Только в начале 2000-х после секвенирования генома C. difficile был выявлен особо вирулентный штамм.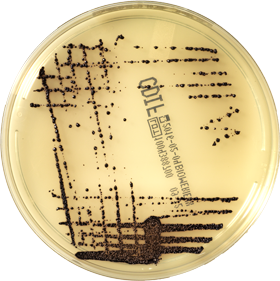 Он обладает устойчивостью к антибиотикам и способен продуцировать в 10 раз большее количество токсина, чем обычно выделяет эта бактерия.
Он обладает устойчивостью к антибиотикам и способен продуцировать в 10 раз большее количество токсина, чем обычно выделяет эта бактерия.
Опасайтесь рецидива при повторных курсах антибиотикотерапии!
Инфекция обычно возникает после разрушения кишечной микробиоты при повторных курсах антибиотикотерапии. C. difficile, присутствующая в кишечнике в виде покоящихся спор, размножается и изменяется для производства токсинов, вызывающих воспаление и диарею. Парадоксально, что эта инфекция лечится антибиотиками, которые все больше усугубляют нарушение кишечной микробиоты с каждым дополнительным курсом лечения3, таким образом приводя к показателю рецидивов в 35%2.
В лечении повторных случаев заболевания предпочтение должно отдаваться ТФМ перед антибиотиками.
В 1958 году хирург Бен Эйсман опубликовал данные о 4 случаях псевдомембранозного колита, который был вылечен при помощи ТФМ, и пробудил интерес к этому методу. В нескольких статях была описана его эффективность в лечении рецидивирующей формы данного заболевания. Но настоящий поворотный момент настал в 2013 оду, когда были опубликованы данные первого клинического исследования на людях. Исследование было спроектировано на основе надежной методологии и продемонстрировало терапевтическое преимущество ТФМ перед терапией антибиотиками в лечении рецидивирующей и лекарственно-устойчивой форм инфекций C. difficile.
Но настоящий поворотный момент настал в 2013 оду, когда были опубликованы данные первого клинического исследования на людях. Исследование было спроектировано на основе надежной методологии и продемонстрировало терапевтическое преимущество ТФМ перед терапией антибиотиками в лечении рецидивирующей и лекарственно-устойчивой форм инфекций C. difficile.
8 Moayyedi P, et al. Faecal microbiota transplantation for Clostridium difficile-associated diarrhoea: a systematic review of randomised controlled trials. Med J Aust. 2017
9 Wortelboer K, et al. Fecal microbiota transplantation beyond Clostridioides difficile infections. EBioMedicine. 2019 Jun.
10 https://onlinelibrary.wiley.com/doi/full/10.1111/1469-0691.12418
11 Sokol H. Transplantation fécale. Post’U(2018)
АЛГОРИТМ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ CLOSTRIDIUM DIFFICILE-АССОЦИИРОВАННОЙ ДИАРЕИ | Сухина
1. ГОСТ Р 53022. 2-2008. Технологии лабораторные клинические. Требования к качеству клинических лабораторных исследований. Часть 2. Оценка аналитической надежности методов исследования (точность, чувствительность, специфичность). Clinical laboratory technolog, 2008.
2-2008. Технологии лабораторные клинические. Требования к качеству клинических лабораторных исследований. Часть 2. Оценка аналитической надежности методов исследования (точность, чувствительность, специфичность). Clinical laboratory technolog, 2008.
2. Сафин А.Л., Ачкасов С.И., Сухина М.А. Сушков О.И. Факторы риска развития диареи, ассоциированной с Qostridium difficile, у колопроктологических больных. Коло-проктология. 2017, 1 (59): 59-67.
3. Arimoto J., Horita N., Kato S. et al. Diagnostic test accuracy of glutamate dehydrogenase for Clostridium difficile: Systematic review and meta-analysis. Sci. Rep. 2016, 6: 29754. doi: 10.1038/srep29754.
4. Burnham C.A., Carroll K.C. Diagnosis of Clostridium difficile infection: an ongoing conundrum for clinicians and for clinical laboratories. Clinical Microbiology Reviews, 2013, 26: 604630.
Clinical Microbiology Reviews, 2013, 26: 604630.
5. Kazanowski M., Smolarek S., Kinnarney F. et al. Clostridium difficile: Epidemiology, diagnostic and therapeutic possibilities — A systematic review. Techniques in coloproctology. 2014, 18: 223-232.
6. Martin J., Monaghan T., Wilcox M.H. Clostridium difficile infection: advances in epidemiology, diagnosis and understanding of transmission. Nature Reviews Gastroenterology and Hepatology. 2016, 13: 206-216.
7. Moon H-W., Kim H.N., Hur M. et al. Comparison of diagnostic algorithms for detecting toxigenic Clostridium difficile in routine practice at a tertiary referral hospital in Korea. PLoS One. 2016; 11 (8): e0161139; doi:10.1371/journal.pone.0161139.
8. Putsathit P., Morgan J., Bradford D. et al. Evaluation of the BD Max Cdiff assay for the detection of toxigenic Clostridium difficile in human stool specimens. Pathology. 2015, 47 (2): 165168.
Putsathit P., Morgan J., Bradford D. et al. Evaluation of the BD Max Cdiff assay for the detection of toxigenic Clostridium difficile in human stool specimens. Pathology. 2015, 47 (2): 165168.
9. Skricka T., Hemmelova B., Mitas L. et al. Клостридиальный колит — важная проблема в хирургии. Колопроктология. 2014, 4 (53): 17-23.
новый инструмент в борьбе с инфекцией Clostridium difficile
19.05.2018
Пробиотики могут быть относительно безопасным, простым и недорогим методом профилактики инфекции Clostridium difficile (CDI) согласно двум исследованиям, опубликованным в журнале Infection Control & Hospital Epidemiology — официальном журнале общества эпидемиологии и здравоохранения США. Оба исследования продемонстрировали способность многокомпонентных пробиотиков снижать частоту развития CDI у пациентов, получающих антибиотики.
Оба исследования продемонстрировали способность многокомпонентных пробиотиков снижать частоту развития CDI у пациентов, получающих антибиотики.
Хотя это и не идеальное решение проблемы CDI, но пробиотики могут стать еще одним способом профилактики и лечения инфекции», — отметил Брэдли Джонстон, автор одного из исследований. «С нами работали ученые из 12 стран, которые представили данные своих работ. Мы провели мета-анализ для оценки эффективности пробиотиков у детей и взрослых. Наша работа продемонстрировала, что использование пребиотиков может стать способом профилактики CDI».
Пробиотики снижают риск CDI примерно на две трети как среди всех пациентов. Особенно важно, что они эффективны в группе пациентов, принимающих антибиотики из группы высокого риска развития CDI (“4С” антибиотики). Также авторы работы пришли к выводу, что многокомпонентные пробиотики более эффективны, чем монокомпонентные. В мета-анализ включались 18 рандомизированных плацебо-контролируемых исследований, в которых проводился анализ эффективности пробиотиков, суммарное число участников составило 6,851./GettyImages-117451692-56a503b05f9b58b7d0da8ee3.jpg) Пробиотики оказались наиболее эффективны среди пациентов, у которых риск развития CDI составлял более пяти процентов.
Пробиотики оказались наиболее эффективны среди пациентов, у которых риск развития CDI составлял более пяти процентов.
Второе исследование, проведенное на базе специализированного центра, продемонстрировало, что пробиотики способны улучшать отдаленные исходы в отношении CDI. В период от 6 до 12 месяцев отмечалась тенденция к снижению заболеваемости CDI по сравнению с первыми шестью месяцами наблюдения.
«Появляется все больше методов профилактики и лечения серьезных и дорогостоящих осложнений, вызванных C. difficile», — отметил глава исследования доктор Уильям Трик (William Trick). «Пробиотики — это относительно недорогой и безопасный метод, способный улучшить отдаленные исходы пациентов». Период наблюдения составлял один год, а основным параметром для сравнения стали отдаленные результаты применения пробиотиков по сравнению с группой контроля.Пациенты принимали капсулы, содержащие пробиотическую смесь из трех бактериальных штаммов, в течение 12 часов после приема антибиотиков. Конечной точкой была частота возникновения CDI.
Конечной точкой была частота возникновения CDI.
Несмотря на выявленные преимущества использования пробиотиков, авторы отметили некоторые ограничения в интерпретации результатов. Например, во время исследования в реальных условиях оказалось достаточно сложно получить пробиотик в нужное время для соответствующих пациентов, что значительно ограничило возможность оценки эффективности терапии. Кроме того, полученные результаты могут не совпадать с данными рандомизированных контролируемых исследований (РКИ). Но эти результаты стоит интерпретировать с учетом проблем, возникающих в условиях реальной клинической практики.
Экспресс-исследование токсина клостридии (Clostridium difficile) в кале
АНМО «Ставропольский краевой клинический консультативно-диагностический центр»:
355017, г. Ставрополь, ул. Ленина 304
(8652) 951-951, (8652) 35-61-49 (факс)
(8652) 951-951, (8652) 31-51-51 (справочная служба)
Посмотреть подробнее
Обособленное подразделение «Диагностический центр на Западном обходе»:
355029 г. Ставрополь, ул. Западный обход, 64
Ставрополь, ул. Западный обход, 64
(8652) 951-951, (8652) 31-51-51 (контактный телефон)
(8652) 31-68-89 (факс)
Посмотреть подробнее
Клиника семейного врача:
355017 г. Ставрополь, пр. К. Маркса, 110 (за ЦУМом)
(8652) 951-951, (8652) 31-51-51 (контактный телефон)
(8652) 31-50-60 (регистратура)
Посмотреть подробнее
Невинномысский филиал:
357107, г. Невинномысск, ул. Низяева 1
(86554) 95-777, 8-962-400-57-10 (регистратура)
Посмотреть подробнее
Обособленное структурное подразделение в г. Черкесске :
369000, г. Черкесск, ул. Умара Алиева 31
8(8782) 26-48-02, +7-988-700-81-06 (контактные телефоны)
Посмотреть подробнее
Обособленное структурное подразделение в г. Элисте :
Элисте :
358000, г. Элиста, ул. Республиканская, 47
8(989) 735-42-07 (контактные телефоны)
Посмотреть подробнее
ЗАО «Краевой клинический диагностический центр»:
355017 г. Ставрополь, ул. Ленина 304
(8652) 951-951, (8652) 35-61-49 (факс)
(8652) 951-951, (8652) 31-51-51 (справочная служба)
Посмотреть подробнее
Обособленное структурное подразделение на ул. Савченко, 38 корп. 9:
355021, г. Ставрополь, ул. Савченко, 38, корп. 9
8 (8652) 316-847 (контактный телефон)
Посмотреть подробнее
Обособленное структурное подразделение на ул. Чехова, 77 :
355000, г. Ставрополь, ул. Чехова, 77
8(8652) 951-943 (контактный телефон)
Посмотреть подробнее
Обособленное структурное подразделение в г. Михайловске:
Михайловске:
358000, г. Михайловск, ул. Ленина, 201 (в новом жилом районе «Акварель»).
8(988) 099-15-55 (контактный телефон)
Посмотреть подробнее
Инновационный экспресс-анализ на антибиотико-ассоциированную диарею
20.04.2015
Если на фоне приёма антибактериальных препаратов у Вас появились такие симптомы, как диарея (возможно с примесью слизи и крови), схваткообразные боли в животе, интоксикация и пр., возможно Вы не избежали инфекции, обусловленной токсигенными штаммами клостридии диффициле. Это заболевание относится к группе антибиотико-ассоциированных поражений кишечника. Чтобы не допустить развития тяжелого поражения кишечника, рекомендуется сделать инновационный экспресс-анализ на обнаружение токсинов А и В Clostridium difficile.
Антибиотико-ассоциированные (АС) поражения кишечника – это группа заболеваний, связанных с негативным влиянием антибиотиков (АБ) на слизистую кишечника и кишечную микрофлору.
В этой группе поражений кишечника в зависимости от тяжести клинико- морфологических поражений и механизмов повреждения слизистой оболочки кишечника выделяют следующие заболевания: антибиотико-ассоциированную диарею (ААД), псевдомембранозный колит(ПМК) и др.
ААД встречаются в среднем у 5% лиц, получавших АБ. Особенно часто заболевания связаны с применением пенициллинов широкого спектра действия (ампициллина, амоксициллина), клиндамицина, цефалоспоринов. Другие АБ (макролиды, тетрациклины, фторхинолоны) приводят к расстройствам кишечника значительно реже. Возможно носительство C.difficile как у детей, так и у взрослых. Носительство особенно часто наблюдается (до 13-30%) среди госпитализированных пациентов, а также среди медицинских работников. Очень широкая контаминация C.difficile наблюдается среди новорожденных детей (до 50 – 90%). Но заболевание вызывают только токсигенные штаммы C.difficile , т.е. вырабатывающие токсины А (энтеротоксин) и В (цитотоксин).
Согласно общепринятому определению ААД – это 3 и более эпизодов неоформленного стула в течение 2-ух или более последовательных дней, развившихся на фоне или после приёма АБ. Однако, поражения кишечника часто не ограничиваются только диареей. Могут развиться нарушения целостности слизистой толстой кишки, воспаления, изъязвления, которые определяются как АС- колиты, в том числе и некротические энтероколиты.
Однако, поражения кишечника часто не ограничиваются только диареей. Могут развиться нарушения целостности слизистой толстой кишки, воспаления, изъязвления, которые определяются как АС- колиты, в том числе и некротические энтероколиты.
Антибиотики в данной ситуации играют роль пускового механизма, подавляя нормофлору толстой кишки и создавая условия для роста и размножения токсигенных штаммов Clostridium difficile.
Метод исследования
Иммунохроматографический метод на выявление токсинов А и В Clostridium difficile — современный иммунологический экспресс-метод, обладающий высокой чувствительностью и специфичностью.
Направление на исследование, инструкцию по забору кала и контейнер можно получить в отделе забора биосубстратов на 1-ом этаже с 8.00 до 13.00 часов или в бактериологической лаборатории на 8-ом этаже с 13.00 до 15.00 часов.
Результат анализа выдается пациенту в день исследования.
Название метода в прейскуранте «КДЦ»:
A 09. 19.011. Исследование кала на наличие токсинов клостридии диффициле (Clostridium difficile)
19.011. Исследование кала на наличие токсинов клостридии диффициле (Clostridium difficile)
Инфекции, вызванные Clostridium difficile, в онкологической клинике | Ключникова
1. Harvala H., Alm E., Akerlund T., Rizzardi K. Emergence and spread of moxifloxacin — resistant Clostridium difficile ribotype 231 in Sweden between 2006 and 2015. New Microbes New Infect. 2016 Sep 16; 14: 58-66. doi: 10.1016/j.nmni.2016.09.002.
2. Seugendo M., Mshana S.E., Hokororo A., Okamo B., Mi ram bo MM., Muller L., Gunka K., Zimmermann O., Grob U. Clostridium difficile infections among adults and children in Mwanza/Tanzania: is it an underappreciated pathogen among immunocompromised patients in sub-Saharan Africa? New Microbes New Infect. 2015 Oct 9; 8: 99-102. doi: 10.1016/j.nmni.2015.09.016.
3. LinH.J., Hung YR, LinH.C., Lee J.C., Lee C.I., Wu Y.H., Tsai P.J., Ko W.C. Risk factors for Clostridium difficile-associated diarrhea among hospitalized adults with fecal toxigenic C.difficile colonization. J Microbiol Immunol Infect. 2015 Apr; 48 (2): 183-9. doi: 10.1016/j.jmii.2013.08.003.
LinH.J., Hung YR, LinH.C., Lee J.C., Lee C.I., Wu Y.H., Tsai P.J., Ko W.C. Risk factors for Clostridium difficile-associated diarrhea among hospitalized adults with fecal toxigenic C.difficile colonization. J Microbiol Immunol Infect. 2015 Apr; 48 (2): 183-9. doi: 10.1016/j.jmii.2013.08.003.
4. Predrag S. Analysis of risk factors and clinical manifestations associated with Clostridium difficile disease in Serbian hospitalized patients. Braz J Microbiol. 2016 Oct-Dec; 47 (4): 902-910. doi: 10.1016/j.bjm.2016.07.011.
5. HensgensM.P., Dekkers OM., Demeulemeester A., BuitingA.G., Bloembergen P., van Benthem B.H., Le Cessie S., Kuijper E.J. Diarrhoea in general practice: When should a Clostridium difficile infection be considered? Results of a nested case-control study. Clin Microbiol Infect. 2014 Dec; 20 (12): O1067-74. doi: 10.1111/1469-0691. 12758.
12758.
6. Varkonyi I., Rakoczi E., Misak O., Komaromi E., Karolos L., Lampe Z., Szilvassy Z. Findings of a hospital surveillance — based outcome evaluation study for Clostridium difficile-associated colitis. Clin Microbiol Infect. 2014 Oct; 20 (10): 1085-90. doi: 10.1111/1469-0691.12652.
7. Lai C.C., Lin S.H., Tan C.K., Liao C.H., Huang Y.T., Hsuen PR. Clinical manifestations of Clostridium difficile infection in a medical center in Taiwan. J Microbiol Immunol Infect. 2014 Dec; 47 (6): 491-6. doi: 10.1016/j.jmii.2013.06.007.
8. Fraga E.G., Nicodemo A.C., Sampaio J.LM. Antimicrobial susceptibility of Brazilian Clostridium difficile strains determined by agar dilution and disk diffusion. Braz J Infect Dis. 2016 Sep-Oct; 20 (5): 476-81. doi: 10.1016/j.bjid. 2016.07.004.
2016.07.004.
9. Дмитриева Н.В., Клясова Г.А., Бакулина Н.В., Сухина МА., Журавель С.В., Белоусова Е.А., Ивашкин В.Т., Горюнов С.В., Прохорович Е.А., Каменева Т.Р., Самсонов А.А., Яковенко А.В., Казаков С.В. Распространенность Clostridium difficile-ассоциированной диареи у госпитализированных больных (результаты российского проспективного многоцентрового исследования). Клиническая микробиология и антимикробная химиотерапия. 2017; 19 (4): 268-274
10. Awali RA., Kandipalli D., Pervaiz A., Narukonda S., Qazi U., Trehan N., Chopra T. Risk factors associated with interfacility transfers among patients with Clostridium difficile infection. Am J Infect Control. 2016 Sep 1; 44 (9): 1027-31. doi: 10.1016/j.ajic.2016.03.037.
11. Lagier J.C. Gut microbiota and Clostridium difficile infections. J Humam Microbiome.2016; 2: 10-14.
J Humam Microbiome.2016; 2: 10-14.
12. Janoir C. Virulence factors of Clostridium difficile and their role during infection. Anaerobe. 2016 Feb; 37: 13-24. doi: 10.1016/j.anaerobe.2015.10.009.
13. ДмитриеваН.В., Ключникова И.А., Шильникова И.И. Clostridium difficile-ассоциированная диарея (Обзор литературы). Сибирский онкологический журнал. 2014; 1: 46-53.
14. Дмитриева Н.В., Петухова И.Н., Багирова Н.С., Варлан Г.В., Вострикова Т.Ю. Антимикробная химиотерапия внутрибольничных инфекций. М., 2015. 304-312.
15. Шильникова И.И., Дьякова С.А., Кулага Е.В., Соколова Е.Н., ТерещенкоИ.В., ДмитриеваН.В. Идентификация и чувствительность к антибиотикам клостридий, включая Clostridium difficile, выделенных при инфекционных осложнениях у онкологических больных. Клиническая лабораторная диагностика. 2016; 61 (7): 439-44.
Клиническая лабораторная диагностика. 2016; 61 (7): 439-44.
16. Rodrigues-VaronA., Munoz OM., Pulido-Arenas J., Amado S.B., Tobon-Trujillo M. Antibiotic-associated diarrhea: Clinical characteristics and the presence of Clostridium difficile. Rev Gastroenterol Mex. 2017 Apr-Jun; 82 (2): 129-133. doi: 10.1016/j.rgmx.2016.10.003.
17. Daniel A., Rapose A. The evaluation of Clostridium difficile infection (CDI) in a community hospital. J Infect Public Health. 2015 Mar-Apr; 8 (2): 155-60. doi: 10.1016/j.jiph.2014.08.002.
Риск развития Clostridium difficile инфекции, связанный с применением различных групп антибиотиков и их сочетаний, у детей в онкологическом стационаре
КРАТКОЕ СООБЩЕНИЕ
Ключевые слова: Clostridium difficile инфекция, детская онкология, антибиотики
doi: 10.18527/2500-2236-2020-7-1-49-53
Получена: 2020-10-21
Принята к печати: 2020-11-19
Опубликована: 2020-11-21
М. Г. Швыдкая1#, А. М. Затевалов1, Д. Т. Джандарова2, С. Д. Митрохин3
Принадлежность авторов
1 ФБУН «Московский научно-исследовательский институт эпидемиологии и микробиологии им. Г. Н. Габричевского» Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Москва, Россия.
2 ГБУЗ «Диагностический клинический центр № 1 ДЗМ», Москва, Россия.
3 ГБУЗ «Городская клиническая больница № 67 им. Л. А. Ворохобова Департамента здравоохранения города Москвы», Москва, Россия.
# Для корреспонденции: Швыдкая Мария Геннадьевна, e-mail: [email protected]
Пациенты детского онкологического стационара находятся в группе риска развития Clostridium difficile инфекции. Цель данного исследования состояла в определении степени риска развития Clostridium difficile инфекции в детском онкологическом стационаре при применении различных групп антибиотиков и их сочетаний. В результате было показано, что применение антибактериальных химиотерапевтических препаратов, принадлежащих к группам нитрофуранов (энтерофурил), сульфаниламидов (бисептол), цефалоспоринов и макролидов/азалидов, достоверно повышало риск развития Clostridium difficile инфекции у детей – пациентов стационара. Применение таких антибиотиков, как линезолид, колистин и метронидазол, достоверно снижало риск развития Clostridium difficile инфекции. Применение пенициллинов, аминогликозидов, фторхинолонов, гликопептидов, карбопенемов не было связано с риском развития Clostridium difficile инфекции у детей, находящихся на лечении в онкологическом стационаре. Применение одного или двух антибактериальных химиотерапевтических препаратов, принадлежащих к разным группам, увеличивало риск развития Clostridium difficile инфекции по сравнению с применением препаратов трех групп.
Patients in pediatric oncological hospitals are at risk of developing a Clostridium difficile infection. The purpose of this study was to determine the risk of developing a Clostridium difficile infection in patients who are treated with antibiotics of different classes and their combinations by way of a retrospective analysis of 122 patient records. It was shown that the administration of antibacterial chemotherapeutic drugs that belong to the classes of nitrofurans (enterofuryl), sulfonamides (biseptol), cephalosporins, and macrolides/azalides significantly increased the risk of developing a Clostridium difficile infection in pediatric patients. On the contrary, treatment with antibiotics of different classes, such as linezolid, colistin, and metronidazole, significantly reduced the risk of developing a Clostridium difficile infection. The use of penicillins, aminoglycosides, fluoroquinolones, glycopeptides, and carbapenems was not associated with the risk of developing a Clostridium difficile infection in pediatric patients. The administration of one or two antimicrobial drugs of different classes increased the risk of developing a Clostridium difficileinfection while a combination of three different types of antimicrobial drugs lowered the rate of this infection in pediatric patients.
Одним из побочных эффектов применения антибиотиков является развитие полирезистентности условно-патогенной микрофлоры и угнетение роста индигенных представителей нормальной микрофлоры человека. На этом фоне представители условно-патогенной микрофлоры человека могут стать причиной тяжелых заболеваний. Так, преобладание Clostridium difficile (C. difficile) в микробиоте кишечника может вызывать как заболевание легкой степени тяжести, так и псевдомембранозный колит, токсический мегаколон, перфорацию кишки и кишечное кровотечение [1]. Диарея, вызванная C. difficile, является причиной повышенной заболеваемости и смертности среди госпитализированных пациентов во всем мире начиная с 2000 г. [2, 3]. По данным Центров по контролю и профилактике заболеваний (Centers for Disease Control and Prevention, CDC), только в США инфекция C. difficile каждый год вызывает более 400 000 случаев заболевания, из них 29 000 смертельных [4]. Примерно две трети из этого числа составляют инфекции, приобретенные в стационарах. C. difficile – вид анаэробных спорообразующих грамположительных бактерий семейства Peptostreptococcaceae класса Clostridia, относящийся к условно-патогенным микроорганизмам, присутствующим в толстой кишке, которые развиваются при дисбиозе [5]. Развитие C. difficile инфекции связано с продукцией клеточных токсинов A (энтеротоксин) и B (цитотоксин), которые связываются с поверхностью эпителиальных клеток кишечника, вызывая их гибель и приводя к местному воспалению [6].
Снижение иммунного статуса организма, нарушение слизистой оболочки и сниженное преобразование первичных солей желчных кислот во вторичные, отмечающееся у пациентов с нарушениями нормальной микрофлоры кишечника, служат основными факторами, способствующими заболеванию [7]. Высокий риск развития C. difficile инфекции наблюдается у онкологических больных, которые проходят противоопухолевую химиотерапию и лечение антимикробными препаратами при длительной госпитализации [8-10]. По данным Garzotto et al., лечение антибиотиками, а не тип опухоли или противоопухолевой терапии является одним из основных факторов развития C. difficile инфекции [11]. Однако Anand et al. показали, что цитотоксические химиотерапевтические агенты сами по себе способны вызвать развитие С. difficile инфекции в отсутствие антибиотиков [12].
Общепринятой практикой лечения детей в онкологическом стационаре при длительном пребывании, помимо основного лечения, является назначение одновременно нескольких групп антибиотиков [13], что значительно повышает риск развития С. difficile инфекции у пациентов с иммуносупрессией [14]. Задача настоящего исследования состояла в выявлении влияния групп используемых антибиотиков или их сочетаний на заболеваемость С. difficile инфекцией у детей в условиях стационара онкологического профиля.
Материалы и методы
Дизайн исследования и пациенты
Ретроспективное обсервационное исследование проводилось в онкологическом стационаре — ФНКЦ ДГОИ им. Д. Рогачева г. Москвы (Россия). Проведен ретроспективный анализ 122 историй болезни пациентов – детей в возрасте от 0 до 18 лет, у 48 из которых был диагностирован и подтвержден C. difficile антибиотико-ассоциированный энтероколит; контрольная группа была представлена 74 пациентами, проходившими лечение в том же стационаре в то же время, но без симптомов поражения кишечника и c отрицательным тестом на наличие токсинов А и В в кале. На момент выявления C. difficile инфекции пациенты находились на лечении основного заболевания с добавлением следующих антимикробных химиотерапевтических препаратов: нитрофуранов (энтерофурил), сульфаниламидов (бисептол), цефалоспоринов, макролидов/азалидов, аминогликозидов, карбапенемов, пенициллинов, фторхинолонов, гликопептидов, метронидазола, полипептидных циклических (колистин), оксазолидинов (линезолид). Контрольная группа получала те же самые препараты.
Подтверждение инфекции C. difficile у пациентов проводили путем определения токсинов A и B в кале с помощью конкурентного иммуноферментного анализа с использованием тест-системы RIDASCREEN (R-Biopharm, Германия).
Наименование и количество препаратов, применяемых в ходе лечения основного заболевания, выписывали из истории болезни пациентов. Все данные собирались и вносились в лабораторно-информационную систему (SGM Analytix Explorer, Швеция). Статистическую значимость результатов оценивали методами вариационной статистики. Для оценки статистической достоверности использовали критерий Пирсона (χ2) при уровне значимости p<0.05.
Результаты и обсуждение
Анализируя результаты лечения детей – пациентов онкологического стационара ФНКЦ ДГОИ им. Д. Рогачева, рассчитывали частоту встречаемости применяемых антибактериальных препаратов у больных с установленным наличием А и В токсинов C. difficile в кале. Результаты анализа, представленные в Таблице 1, демонстрируют, что достоверная связь между использованием антибактериальных препаратов и наличием C. difficile инфекции показана для нитрофуранов, сульфаниламидов, цефалоспоринов и макролидов/азалидов.
Таблица 1. Частота встречаемости осложнений в виде C. difficile инфекции в зависимости от класса антимикробных химиотерапевтических препаратов, применяемых при лечении основного заболевания по сравнению с контрольной группой
|
Классы антибиотиков
|
Численность группы
|
Частота встречаемости C. difficile инфекции, %
|
Статистическая значимость, p
| |
|
C. difficile инфекция
|
Контрольная группа
| |||
|
Нитрофураны
|
4
|
2
|
66.7***
|
0.000035
|
|
Сульфаниламиды (бисептол)
|
27
|
22
|
55.1**
|
0.0017
|
|
Цефалоспорины
|
12
|
10
|
54.5**
|
0.0020
|
|
Макролиды/азалиды
|
6
|
7
|
46.2*
|
0.022
|
|
Аминогликозиды
|
7
|
10
|
41.2
|
0.07
|
|
Карбапенемы
|
11
|
17
|
39.3
|
0.12
|
|
Пенициллины
|
7
|
17
|
29.2
|
0.7
|
|
Фторхинолоны
|
4
|
11
|
26.7
|
1
|
|
Гликопептиды
|
9
|
26
|
25.7
|
0.8
|
|
Метронидазол
|
2
|
32
|
5.9###
|
0.00027
|
|
Полипептидные циклические (колистин)
|
0
|
6
|
0###
|
0.00000024
|
|
Оксазолидины
|
0
|
5
|
0###
|
0.00000024
|
* – p<0.05, ** – p<0.01,*** – p<0.001, статистически значимое увеличение частоты встречаемости C. difficile инфекции при применении антибактериальных препаратов по сравнению с контрольной группой.
### – p<0.001, статистически значимое уменьшение частоты встречаемости C. difficile инфекции при применении антибактериальных препаратов по сравнению с контрольной группой.
С наибольшей частотой (66%) у пациентов встречался препарат класса нитрофуранов — энтерофурил. По данным Kumar et al. показана высокая частота образования устойчивых мутантов C. difficile под воздействием нитрофуранов [15]. Таким образом, лечение больных препаратами класса нитрофуранов объясняет возможность изменения состава микробиоты у этих больных за счет образования устойчивых форм C. difficile, которые могут вызвать развитие патологического процесса.
На втором месте (55.1%) в нашем исследовании находились сульфаниламиды, включающие бисептол. По данным И. Н. Захаровой et al., сульфаниламиды относятся к группе низкого риска развития C. difficile инфекции. Данное расхождение может быть связано с более широким применением бисептола у детей, находящихся на лечении в онкологическом стационаре, по сравнению с другими группами [16].
Третьей по частоте встречаемости у детей была группа антибиотиков класса цефалоспоринов с частотой 54.5%. Этот результат согласуется с данными литературы, основанными на результатах мета-анализа большого числа исследований, показавших наличие наиболее сильной взаимосвязи между цефалоспоринами третьего поколения и инфекцией C. difficile, связанной с оказанием медицинской помощи (ИСМП) [17, 18].
К четвертой группе, показавшей статистически достоверную связь с проявлением C. difficile инфекции у п ациентов, относились антибиотики макролиды/азалиды с частотой 46.2%, что также хорошо согласуется с данными литературы [18]. Применение карбапенемов, по нашим данным, в отличие от данных Vardakas et al., не имело статистической достоверности в появлении C. difficile инфекции, что, вероятно, связано с выбором в нашем исследовании в качестве препарата для лечения пациентов меропенема, который обладает антианаэробной активностью [19].
Таким образом, мы показали, что применение таких антимикробных химиотерапевтических препаратов, как нитрофураны, сульфаниламиды, цефалоспорины и макролиды/азалиды, у детей – пациентов стационара онкологического профиля – было связано с развитием C. difficile инфекции. Выявленные различия, возможно, связаны с особенностями возраста пациентов и лечения основного заболевания.
Применение линезолида (группа оксазолидинов) и колистина (полипептидный циклический антибиотик), по нашим данным, достоверно снижало риск развития C. difficile инфекции, что согласуется с данными литературы об активности линезолида in vitro против штаммов C. difficile [20] и низком риске развития C. difficile инфекции при использовании колистина [21]. Кроме того, необходимо отметить, что в нашем исследовании колистин использовали совместно с анти-анаэробными препаратами, что способствует снижению риска возникновения C. difficile инфекции.
В настоящее время в России применяются 2 антимикробных препарата, зарегистрированных для лечения и профилактики C. difficile инфекции в детском онкологическом стационаре: ванкомицин и метронидазол [22]. Следует отметить, что у 2 пациентов из исследованной группы отмечено развитие C. difficile инфекции на фоне приема метронидазола и у 9 пациентов – при лечении основного заболевания ванкомицином. Возможно, это связано с появлением штаммов C. difficile, резистентных к данным препаратам, а также со способом введения препаратов [23]. Данный вопрос требует отдельного изучения. Так как проблема лечения и профилактики C. difficile инфекции в детской онкологической клинике остается актуальной, необходим поиск нового подхода для борьбы с данной нозологией.
Для оценки риска сочетанного применения препаратов в отношении развития C. difficile инфекции сравнили группы пациентов, у которых применяли 1 или 2, 3 антимикробных химиотерапевтических препарата различных групп единовременно или совсем не использовали данные препараты при лечении. Как видно в Таблице 2, применение в лечении 1 или 2 препаратов достоверно повышало риск развития C. difficile инфекции, а применение 3 препаратов его снижало. По данным Lopes Cançado et al., количество антибиотиков, используемых в течение госпитализации, играло значительную роль в развитии C. difficile инфекции [24]. Снижение риска развития C. difficile инфекции в нашем случае при использовании трех и более антибиотиков может объясняться также включением анти-анаэробного компонента.
Таблица 2. Частота встречаемости C. difficile инфекции в зависимости от количества антимикробных химиотерапевтических препаратов, применяемых при лечении основного заболевания
|
|
Частота встречаемости C. difficile инфекции в зависимости от количества применяемых препаратов, %
| |||
|
0 АХП
|
1 АХП
|
2 АХП
|
3 АХП и более
| |
|
Риск развития C. difficile инфекции, %
|
26.6
n=15
|
53.3
n=30
p=0.0029а
|
50.0
n=32
p=0.0077а
p=0.74б
|
27.2
n=44
p=0.93а
p=0.0037б
p=0.0036в
|
n – численность группы
а – значение p, соответствующее повышению частоты встречаемости C. difficile инфекции при применении антимикробных химиотерапевтических препаратов по сравнению с группой, в которой такие препараты не применялись.
б – значение р, соответствующее снижению частоты встречаемости C. difficile инфекции при применении антимикробных химиотерапевтических препаратов по сравнению с группой, в которой применялся 1 препарат.
в – значение p, соответствующее снижению частоты встречаемости C. difficile инфекции при применении антимикробных химиотерапевтических препаратов по сравнению с группой, в которой применялось 2 препарата.
АХП – антимикробный химиотерапевтический препарат.
Таким образом, применение антимикробных химиотерапевтических препаратов групп нитрофуранов (энтерофурил), сульфаниламидов (бисептол), цефалоспоринов и макролидов/азалидов достоверно повышало риск развития C. difficile инфекции у детей – пациентов онкологического стационара. Применение колистина, линезолида и метронидазола достоверно снижало риск развития C. difficile инфекции. Применение пенициллинов, аминогликозидов, фторхинолонов, гликопептидов, карбопенемов не было связано с риском развития C. difficile инфекции у детей в онкологическом стационаре. Сочетанное применение 1 или 2 групп антимикробных химиотерапевтических препаратов увеличивало риск развития C. difficile инфекции по сравнению с применением 3 групп.
Конфликт интересов
Авторы не преследуют коммерческих или финансовых интересов.
Швыдкая МГ, Затевалов АМ, Джандарова ДТ, Митрохин СД. Риск развития Clostridium difficile инфекции, связанный с применением различных групп антибиотиков и их сочетаний, у детей в онкологическом стационаре. MIR J. 2020; 7(1), 49-53. doi: 10.18527/2500-2236-2020-7-1-49-53.
Авторские права
© 2020 Швыдкая. Эта статья публикуется в свободном доступе в соответствии с лицензией Creative Commons AttributionNonCommercial-ShareAlike 4.0 International Public License (CC BY-NC-SA), которая позволяет неограниченное использование, распространение и воспроизведение на любых носителях при условии, что указываются автор и источник публикации, а материал не используется в коммерческих целях.
1. Lin HJ, Hung YP, Liu HC, Lee JC, Lee CI, Wu YH, et al. Risk factors for Clostridium difficile-associated diarrhea among hospitalized adults with fecal toxigenic C. difficile colonization. J Microbiol Immunol Infect 2015; 48(2), 183-9. doi: 10.1016/j.jmii.2013.08.003.
2. Czepiel J, Drozdz M, Pituch H, Kuijper EJ, Perucki W, Mielimonka A, et al. Clostridium difficile infection: review. Eur J Clin Microbiol Infect Dis 2019; 38(7), 1211-21. doi: 10.1007/s10096-019-03539-6.
3. Kelly CP, LaMont JT. Clostridium difficile – more difficult than ever. N Engl J Med 2008; 359(18), 1932-40. doi: 10.1056/NEJMra0707500.
4. Lessa FC, Mu Y, Bamberg WM, Beldavs ZG, Dumyati GK, Dunn JR, et al. Burden of Clostridium difficile infection in the United States. N Engl J Med 2015; 372(9), 825-34. doi: 10.1056/NEJMoa1408913.
5. Kelly CP, Pothoulakis C, LaMont JT. Clostridium difficile colitis. N Engl J Med 1994; 330(4), 257-62. doi: 10.1056/NEJM199401273300406.
6. Huelsenbeck J, Dreger SC, Gerhard R, Fritz G, Just I, Genth H. Upregulation of the immediate early gene product RhoB by exoenzyme C3 from Clostridium limosum and toxin B from Clostridium difficile. Biochemistry 2007; 46(16), 4923-31. doi: 10.1021/bi602465z.
7. Taur Y, Pamer EG. Harnessing microbiota to kill a pathogen: Fixing the microbiota to treat Clostridium difficile infections. Nat Med 2014; 20(3), 246-7. doi: 10.1038/nm.3492.
8. Ofori E, Ramai D, Dhawan M, Mustafa F, Gasperino J, Reddy M. Community-acquired Clostridium difficile: epidemiology, ribotype, risk factors, hospital and intensive care unit outcomes, and current and emerging therapies. J Hosp Infect 2018; 99(4), 436-42. doi: 10.1016/j.jhin.2018.01.015.
9. Loo VG, Poirier L, Miller MA, Oughton M, Libman MD, Michaud S, et al. A predominantly clonal multi-institutional outbreak of Clostridium difficile-associated diarrhea with high morbidity and mortality. N Engl J Med 2005; 353(23), 2442-9. doi: 10.1056/NEJMoa051639.
10. Hautmann MG, Hipp M, Kolbl O. Clostridium difficile-associated diarrhea in radiooncology: an underestimated problem for the feasibility of the radiooncological treatment? Radiat Oncol 2011; 6, 89. doi: 10.1186/1748-717X-6-89.
11. Rodriguez Garzotto A, Merida Garcia A, Munoz Unceta N, Galera Lopez MM, Orellana-Miguel MA, Diaz-Garcia CV, et al. Risk factors associated with Clostridium difficile infection in adult oncology patients. Support Care Cancer 2015; 23(6), 1569-77. doi: 10.1007/s00520-014-2506-7.
12. Anand A, Glatt AE. Clostridium difficile infection associated with antineoplastic chemotherapy: a review. Clin Infect Dis 1993; 17(1), 109-13. doi: 10.1093/clinids/17.1.109.
13. Lehrnbecher T, Fisher BT, Phillips B, Alexander S, Ammann RA, Beauchemin M, et al. Guideline for Antibacterial Prophylaxis Administration in Pediatric Cancer and Hematopoietic Stem Cell Transplantation. Clin Infect Dis 2020; 71(1), 226-36. doi: 10.1093/cid/ciz1082.
14. Eze P, Balsells E, Kyaw MH, Nair H. Risk factors for Clostridium difficile infections – an overview of the evidence base and challenges in data synthesis. J Glob Health 2017; 7(1), 010417. doi: 10.7189/jogh.07.010417.
15. Kumar M, Adhikari S, Hurdle JG. Action of nitroheterocyclic drugs against Clostridium difficile. Int J Antimicrob Agents 2014; 44(4), 314-9. doi: 10.1016/j.ijantimicag.2014.05.021.
16. Захарова ИН, Бережная ИВ, Мумладзе ЭБ. Антибиотик-ассоциированые диареи у детей: как выявить, что делать, как лечить? Медицинский Совет 2016; 1, 78-87.
17. Slimings C, Riley TV. Antibiotics and hospital-acquired Clostridium difficile infection: update of systematic review and meta-analysis. J Antimicrob Chemother 2014; 69(4), 881-91. doi: 10.1093/jac/dkt477.
18. Deshpande A, Pasupuleti V, Thota P, Pant C, Rolston DD, Sferra TJ, et al. Community-associated Clostridium difficile infection and antibiotics: a meta-analysis. J Antimicrob Chemother 2013; 68(9), 1951-61. doi: 10.1093/jac/dkt129.
19. Vardakas KZ, Trigkidis KK, Boukouvala E, Falagas ME. Clostridium difficile infection following systemic antibiotic administration in randomised controlled trials: a systematic review and meta-analysis. Int J Antimicrob Agents 2016; 48(1), 1-10. doi: 10.1016/j.ijantimicag.2016.03.008.
20. Valerio M, Pedromingo M, Munoz P, Alcala L, Marin M, Pelaez T, et al. Potential protective role of linezolid against Clostridium difficile infection. Int J Antimicrob Agents 2012; 39(5), 414-9. doi: 10.1016/j.ijantimicag.2012.01.005.
21. Pereira JB, Farragher TM, Tully MP, Jonathan Cooke J. Association between Clostridium difficile infection and antimicrobial usage in a large group of English hospitals. Br J Clin Pharmacol 2014; 77(5), 896-903. doi: 10.1111/bcp.12255.
22. Шелыгин ЮА, Алёшкин ВА, Сухина МА, Миронов АЮ, Брико НИ, Козлов РС и др. Клинические рекомендации по диагностике, лечению и профилактике Сlostridium difficile-ассоциированной диареи (CDI). Клинические рекомендации. М.: Ремедиум Приволжье, 2019.
23. Banawas SS. Clostridium difficile Infections: A Global Overview of Drug Sensitivity and Resistance Mechanisms. Biomed Res Int 2018; 2018, 8414257. doi: 10.1155/2018/8414257.
24. Lopes Cancado GG, Silveira Silva RO, Rupnik M, Nader AP, Starling de Carvalho J, Miana de Mattos Paixao G, et al. Clinical epidemiology of Clostridium difficile infection among hospitalized patients with antibiotic-associated diarrhea in a university hospital of Brazil. Anaerobe 2018; 54, 65-71. doi: 10.1016/j.anaerobe.2018.08.005.
C. diff Инфекции | C. difficile
Что такое C. diff?
C. diff — это бактерия, которая может вызывать диарею и более серьезные кишечные заболевания, такие как колит. Вы можете видеть, что это называется другими названиями — Clostridioides difficile (новое название), Clostridium difficile (старое название) и C. difficile. Ежегодно он вызывает около полумиллиона заболеваний.
Что вызывает заражение C. diff?
Бактерии C. diff обычно встречаются в окружающей среде, но люди обычно заражаются только C.diff, когда они принимают антибиотики. Это потому, что антибиотики не только уничтожают вредные микробы, они также убивают хорошие микробы, которые защищают ваш организм от инфекций. Эффект от антибиотиков может длиться до нескольких месяцев. Если в это время вы вступите в контакт с микробами C. diff, вы можете заболеть. У вас больше шансов заразиться инфекцией C. diff, если вы принимаете антибиотики более недели.
C. diff распространяется, когда люди касаются пищи, поверхностей или предметов, загрязненных фекалиями (фекалиями) человека, у которого есть C.разн.
Кто подвержен риску заражения C. diff?
У вас больше шансов заразиться инфекцией C. diff, если вы
- Принимают антибиотики
- Возраст 65 лет и старше
- Недавно находился в больнице или доме престарелых
- Имеют ослабленную иммунную систему
- Были ранее инфицированы C. diff или подвергались этому воздействию
Каковы симптомы инфекции C. diff?
Симптомы инфекции C. diff включают
- Диарея (жидкий водянистый стул) или частое опорожнение кишечника в течение нескольких дней
- Лихорадка
- Болезненность или болезненность желудка
- Потеря аппетита
- Тошнота
Сильная диарея вызывает потерю большого количества жидкости.Это может подвергнуть вас риску обезвоживания.
Как диагностируется инфекция, вызванная C. diff?
Если вы недавно принимали антибиотики и у вас появились симптомы инфекции C. diff, вам следует обратиться к врачу. Ваш врач спросит о ваших симптомах и сделает лабораторный анализ стула. В некоторых случаях вам также может потребоваться визуализация, чтобы проверить наличие осложнений.
Каковы методы лечения инфекций C. diff?
Некоторые антибиотики могут лечить C.diff инфекции. Если вы уже принимали другой антибиотик на момент заражения C. diff, ваш поставщик медицинских услуг может попросить вас прекратить прием этого антибиотика.
Если у вас тяжелый случай, возможно, вам придется остаться в больнице. Если у вас очень сильная боль или серьезные осложнения, вам может потребоваться операция по удалению пораженной части толстой кишки.
Примерно каждый пятый человек, переболевший инфекцией C. diff, заразится ею снова. Возможно, ваша первоначальная инфекция вернулась или у вас новая инфекция.Обратитесь к своему врачу, если симптомы вернутся.
Можно ли предотвратить заражение C. diff?
Есть шаги, которые вы можете предпринять, чтобы попытаться предотвратить получение или распространение C. diff:
- Мойте руки водой с мылом после посещения туалета и перед едой
- Если у вас диарея, вымойте ванную, в которой вы пользовались, прежде чем кто-либо еще ею воспользуется. Используйте отбеливатель, смешанный с водой или другим дезинфицирующим средством, чтобы очистить сиденье, ручку и крышку унитаза.
Поставщики медицинских услуг также могут помочь предотвратить заражение C. diff, принимая меры инфекционного контроля и улучшая порядок назначения антибиотиков.
Центры по контролю и профилактике заболеваний
C. Сложные инфекции — Американский колледж гастроэнтерологии
Обзор
Диарея — частый побочный эффект антибиотиков, возникающий в 10–20% случаев. Обычно становится лучше, когда прекращают прием антибиотиков. Clostridium difficile Инфекция (CDI) вызвана токсин-продуцирующими бактериями, которые вызывают более тяжелую форму диареи, связанной с антибиотиками. Заболевание варьируется от легкой диареи до тяжелого воспаления толстой кишки, которое может даже привести к летальному исходу. ИКД обычно возникает, когда люди принимают антибиотики, которые изменяют нормальные бактерии толстой кишки, позволяя бактериям C. difficile расти и производить свои токсины. С 2000 года произошло резкое увеличение количества и серьезности случаев C.difficile (CDI) в США, Канаде и других странах. C. difficile — грамположительная бактерия. Эта бактерия повсюду в окружающей среде и производит споры, от которых трудно избавиться. C. difficile продуцирует два основных токсина — токсины A и B, которые вызывают воспаление в толстой кишке.
Факторы риска
Основным фактором риска ИКД является прием антибиотиков в предыдущие несколько недель, но иногда это происходит даже без предварительного приема антибиотиков.Антибиотиками высокого риска являются клиндамицин, цефалоспорины и хинолоны (например, ципрофлоксаксин, левофлоксацин). Основными факторами риска являются пожилой возраст, ослабленная иммунная система, наличие других заболеваний и пребывание в больнице или учреждении длительного ухода. Однако даже у здоровых людей, не принимавших антибиотики, может развиться ИКД. Пациенты с воспалительным заболеванием кишечника (болезнь Крона или язвенный колит) с большей вероятностью заболеют ИКД и могут быть хуже, чем пациенты с только ВЗК или только с ИКД. Многие исследования также показали, что прием препаратов, подавляющих кислотность (ингибиторов протонной помпы), может увеличить риск ИКД.Люди могут заразиться C. difficile , проглатывая споры, которые находятся повсюду в окружающей среде, особенно в больницах. Зараженные люди выделяют споры, и передача инфекции среди пациентов в больнице хорошо документирована.
Симптомы
Симптомы CDI могут быть разными. Диарея — самый частый симптом; он обычно водянистый и, реже, кровянистый и может быть связан со спастической болью в животе. Сопутствующие симптомы: плохое самочувствие, жар, тошнота и рвота.Признаки тяжелого заболевания включают жар, вздутие и / или болезненность живота.
Скрининг / Диагностика
Инфекция C. difficile требует документального подтверждения наличия токсина в стуле, обычно путем тестирования гена, который продуцирует токсин B, с помощью метода, называемого ПЦР. Он очень чувствителен, поэтому его не следует использовать для тестирования твердого стула, поскольку это, скорее всего, состояние носителя. Более старый тест — это иммуноферментный тест на токсины A и B, но он менее чувствителен.
Лечение
Во-первых, было бы идеально остановить прием антибиотика, который изначально привел к инфекции. Однако это не всегда возможно, так как некоторые инфекции, такие как тяжелые инфекции костей или сердца, требуют длительного приема антибиотиков. Если симптомы легкие, рекомендуется метронидазол 500 мг три раза в день в течение десяти дней. Если человек не переносит побочные эффекты метронидазола или на ранних сроках беременности, когда это не рекомендуется, альтернативное лечение — ванкомицин 125 мг четыре раза в день в течение десяти дней.Если пациенту не становится лучше после нескольких дней приема метронидазола, рекомендуется перейти на ванкомицин. Фидаксомицин — новый антибиотик, эквивалентный ванкомицину, но намного более дорогой. Никогда не следует использовать противодиарейные препараты при ИКД, так как замедление воспаления толстой кишки может привести к серьезному осложнению, называемому токсическим мегаколоном.
Пациенты с тяжелым заболеванием могут не иметь диареи, если их толстая кишка сильно воспалена. Обычно они очень больны, с лихорадкой, сильными болями в животе и болезненностью.В таких случаях лучшим выбором будет пероральный ванкомицин. Иногда также добавляют метронидазол внутривенно. У некоторых пациентов ИКД настолько тяжелая, что антибиотики не действуют. Когда это происходит, может потребоваться операция по удалению толстой кишки, чтобы спасти жизнь человека.
Хотя антибиотики эффективны при лечении большинства случаев ИКД, симптомы повторяются после окончания лечения в 10-20% случаев. Это называется рецидивирующей ИКД и обычно возникает через 1-2 недели после прекращения лечения. После рецидива вероятность новых рецидивов достигает 40-60%, возможно, потому, что кто-то использует антибиотик для лечения заболевания, вызванного антибиотиками.Мы предполагаем, что нормальные бактерии толстой кишки не смогли повторно заселиться. Обычным лечением является введение ванкомицина в импульсном режиме — прием его один день, а затем пропуск дня и увеличение количества дней между приемами. Возможно, это позволяет нормальным бактериям возвращаться в дни отсутствия антибиотиков. Однако наиболее эффективным методом лечения является трансплантация фекальной микробиоты (FMT), также известная как трансплантация стула. В исследованиях он был эффективен более чем у 90% пациентов, получавших лечение, и был доказан в нескольких рандомизированных контролируемых исследованиях.
Профилактика
Разумная политика в отношении антибиотиков, заключающаяся в использовании агентов узкого спектра действия по назначению и отказе от ненужного использования антибиотиков широкого спектра действия, является ключом к профилактике ИКД. Важна чистка окружающей среды, особенно мытье рук водой с мылом, поскольку спиртовые гели не инактивируют споры. В больницах каждый, кто входит в палату пациента с ИКД, должен носить халат, перчатки и пользоваться одноразовым оборудованием.
Автор (ы) и дата (ы) публикации
Кристина М.Суравич, доктор медицины, MACG, Школа медицины Вашингтонского университета, Сиэтл, Вашингтон — опубликовано в декабре 2012 г. Обновлено в июле 2016 г.
Вернуться к началу
Clostridium difficile — Болезни и состояния
Clostridium difficile, также известная как C. difficile или C. diff, представляет собой бактерию, которая может инфицировать кишечник и вызывать диарею.
Инфекция чаще всего поражает людей, которые недавно лечились антибиотиками, но может легко передаваться другим людям.
Инфекции, вызванные C. difficile, неприятны и иногда могут вызывать серьезные проблемы с кишечником, но обычно их можно лечить с помощью другого курса антибиотиков.
На этой странице:
Симптомы инфекции C. difficile
Кто больше всего подвержен риску заражения C. difficile?
Когда обращаться за медицинской помощью
Лечение C. difficile
Уход за собой дома
Как получить C. difficile
Как остановить распространение C. difficile
Симптомы C.difficile
Симптомы инфекции C. difficile обычно развиваются, когда вы принимаете антибиотики или прекратили их принимать в течение последних нескольких недель.
Наиболее частые симптомы:
- водянистый понос, который может быть кровавым
- спазмы животика болезненные
- плохое самочувствие
- Признаки обезвоживания, такие как сухость во рту, головные боли и реже мочеиспускание, чем обычно
- высокая температура (лихорадка) выше 38 ° C (100.4F)
- потеря аппетита и похудание
В некоторых случаях могут развиться серьезные осложнения, такие как повреждение кишечника или сильное обезвоживание, которое может вызвать сонливость, спутанность сознания, учащенное сердцебиение и обмороки.
Кто больше всего подвержен риску заражения C. difficile?
C. difficile чаще всего поражает людей, которые:
- лечились антибиотиками широкого спектра действия (антибиотики, которые действуют против нескольких типов бактерий) или несколькими разными антибиотиками одновременно, либо принимали антибиотики длительное время
- были вынуждены оставаться в медицинских учреждениях, таких как больницы или дома престарелых, в течение длительного времени
- старше 65 лет
- имеют определенные основные заболевания, включая воспалительное заболевание кишечника (ВЗК), рак или заболевание почек
- имеют ослабленную иммунную систему, что может быть связано с таким состоянием, как диабет, или побочным эффектом лечения, такого как химиотерапия или стероидные препараты
- принимают лекарство, называемое ингибитором протонной помпы (ИПП), чтобы уменьшить количество вырабатываемой желудочной кислоты
- оперировали пищеварительную систему
Многие C.difficile обычно возникали в местах, где многие люди принимают антибиотики и находятся в тесном контакте друг с другом, например, в больницах и домах престарелых.
Однако строгие меры инфекционного контроля помогли снизить этот риск, и в настоящее время растет число инфекций, вызываемых C. difficile, за пределами этих мест.
Когда обращаться за медицинской помощью
Посещение терапевтического отделения с возможной инфекцией C. difficile может подвергнуть риску других, поэтому лучше всего позвонить своему терапевту или в NHS 111, если вы обеспокоены или чувствуете, что вам нужен совет.
Обратитесь за медицинской помощью, если:
- У вас стойкая диарея после окончания курса антибиотиков
- у вас кровавый понос
- У вас диарея и сильная боль в животе, высокая температура, учащенное сердцебиение или потеря сознания
- У вас есть симптомы сильного обезвоживания, такие как спутанность сознания, сонливость, выделение небольшого количества мочи или отсутствие мочи вообще
Диарея может быть вызвана рядом состояний и является частым побочным эффектом антибиотиков, поэтому диарея во время приема антибиотиков не обязательно означает, что у вас C.difficile.
Ваш терапевт может предложить прислать образец фекалий, чтобы подтвердить, есть ли у вас C. difficile. Также может быть проведен анализ крови, чтобы определить, насколько серьезна инфекция, и иногда вам могут потребоваться тесты или сканирование в больнице, чтобы проверить, не поврежден ли ваш кишечник.
Лечение C. difficile
Ваш терапевт решит, нужно ли вам лечение в больнице (если вы еще не в больнице). Если инфекция относительно легкая, вы можете лечиться дома.
Если вы находитесь в больнице, во время лечения вас могут переместить в отдельную комнату, чтобы снизить риск распространения инфекции на других.
Лечение C. difficile может включать:
- Прекращение приема антибиотиков, которые, как считается, вызывают инфекцию, если возможно — в легких случаях это может быть единственное необходимое лечение
- прохождение 10-14-дневного курса антибиотиков, которые, как известно, убивают бактерии C. difficile
- редко, серьезные инфекции могут потребовать операции по удалению поврежденного участка кишечника
С.difficile обычно хорошо поддаются лечению, и большинство людей полностью выздоравливает через неделю или две. Однако симптомы возвращаются примерно в 1 из 5 случаев, и лечение может потребоваться повторить.
Уход за собой дома
Если вы достаточно хорошо себя чувствуете, чтобы лечиться дома, следующие меры могут помочь облегчить ваши симптомы и предотвратить распространение инфекции:
- Убедитесь, что вы закончили весь курс всех прописанных вам антибиотиков, даже если вы чувствуете себя лучше
- пейте много жидкости, чтобы избежать обезвоживания, и ешьте простые продукты, такие как суп, рис, макароны и хлеб, если чувствуете голод
- принимать парацетамол при болях в животе или при лихорадке
- Не принимайте противодиарейные препараты, так как они могут остановить вывод инфекции из вашего тела
- регулярно мойте руки и загрязненные поверхности, предметы или простыни (см. Как остановить C.difficile)
- оставаться дома не менее 48 часов после последнего приступа диареи
Ваш терапевт может регулярно связываться с вами, чтобы убедиться, что вам становится лучше. Позвоните им, если симптомы вернутся после завершения лечения, поскольку, возможно, его придется повторить.
Как получить C. difficile
бактерии C. difficile обнаруживаются в пищеварительной системе примерно у 1 из 30 здоровых взрослых людей. Бактерии часто живут безвредно, потому что другие бактерии, обычно находящиеся в кишечнике, держат их под контролем.
Однако некоторые антибиотики могут нарушать баланс бактерий в кишечнике, что может привести к размножению бактерий C. difficile и выработке токсинов, вызывающих заболевание человека.
Когда это происходит, C. difficile может легко передаваться другим людям, потому что бактерии выводятся из организма при диарее человека.
После выхода из организма бактерии превращаются в устойчивые клетки, называемые спорами. Они могут сохраняться в течение длительного времени на руках, поверхностях (например, в туалете), предметах и одежде, если они не были тщательно очищены, и могут заразить кого-то еще, если попадут в рот.
Лицо, инфицированное C. difficile, обычно считается заразным по крайней мере до 48 часов после исчезновения симптомов.
Как остановить распространение C. difficile
Инфекции, вызванные C. difficile, передаются очень легко. Вы можете снизить риск заражения или распространения вируса, соблюдая правила гигиены как дома, так и в медицинских учреждениях.
Могут помочь следующие меры:
- оставаться дома не менее 48 часов после исчезновения симптомов
- Регулярно мойте руки водой с мылом, особенно после посещения туалета и перед едой — используйте жидкое мыло, а не кусковое мыло, и не используйте фланели или щетки для ногтей
- очищать загрязненные поверхности, такие как унитаз, ручку смыва, выключатели света и дверные ручки, с помощью очистителя на основе отбеливателя после каждого использования.
- Не делитесь полотенцами и фланелями
- Стирать загрязненную одежду и простыни отдельно от других стирок при максимально возможной температуре
- при посещении кого-либо в больнице соблюдайте все правила посещения, избегайте брать с собой детей младше 12 лет и мойте руки с жидким мылом и водой при входе в палату и выходе из нее — не полагайтесь на спиртовые гели для рук, поскольку они ‘ re не эффективен против C.difficile
- Избегайте посещения больницы, если вы плохо себя чувствуете или недавно перенесли диарею
Диарея, связанная с Clostridium difficile — Американский семейный врач
1. Hurley BW,
Nguyen CC.
Спектр псевдомембранозного энтероколита и антибиотико-ассоциированной диареи. Arch Intern Med .
2002; 162: 2177–84 ….
2. McFarland LV,
Маллиган МЭ,
Квок Р.Ю.,
Штамм МЫ.
Нозокомиальное заражение Clostridium difficile. N Engl J Med .
1989; 320: 204–10.
3. Бартлетт Дж. Г.,
Чанг Т.В.,
Гурвит М,
Горбач С.Л.,
Onderdonk AB.
Псевдомембранозный колит, связанный с приемом антибиотиков, вызванный токсин-продуцирующими клостридиями. N Engl J Med .
1978; 298: 531–4.
4. Даллал Р.М.,
Harbrecht BG,
Boujoukas AJ,
Sirio CA,
Фаркас Л.М.,
Ли К.К.,
и другие.
Фульминантный Clostridium difficile: недооцененная и постоянно увеличивающаяся причина смерти и осложнений. Энн Сург .
2002; 235: 363–72.
5. Кайн Л.,
Хамель МБ,
Полаварам Р,
Келли CP.
Затраты на здравоохранение и смертность, связанные с внутрибольничной диареей, вызванной Clostridium difficile. Клиническая инфекция .
2002; 34: 346–53.
6. Bartlett JG.
Клиническая практика. Диарея, связанная с антибиотиками. N Engl J Med .
2002; 346: 334–9.
7. Clabots CR,
Джонсон С,
Олсон М.М.,
Петерсон Л. Р.,
Гердинг DN.Приобретение Clostridium difficile госпитализированными пациентами: данные о новых поступлениях с колонией в качестве источника инфекции. J Заразить Dis .
1992; 166: 561–7.
8. Wilcox MH.
Желудочно-кишечные расстройства и тяжелобольные. Инфекция Clostridium difficile и псевдомембранозный колит. Бест Практик Рес Клин Гастроэнтерол .
2003. 17: 475–93.
9. Келли С.П.,
Поулакис С,
LaMont JT.
Колит, вызванный Clostridium difficile. N Engl J Med .
1994; 330: 257–62.
10. Кайн Л.,
Варни М,
Камар А,
Келли CP.
Связь между ответом антител на токсин А и защитой от рецидивирующей диареи, вызванной Clostridium difficile. Ланцет .
2001; 357: 189–93.
11. Келли С.П.,
LaMont JT.
Инфекция Clostridium difficile. Анну Рев Мед .
1998. 49: 375–90.
12. Wistrom J,
Норрби С.Р.,
Myhre EB,
Эрикссон С,
Гранстрем G,
Лагергрен L,
и другие.Частота диареи, связанной с антибиотиками, у 2462 госпитализированных пациентов, лечившихся антибиотиками: проспективное исследование. J Антимикробный препарат Chemother .
2001; 47: 43–50.
13. Кайн Л.,
Фаррелл Р.Дж.,
Келли CP.
Clostridium difficile. Гастроэнтерол Клин Норт Ам .
2001; 30: 753–77ix – x.
14. De Girolami PC,
Hanff PA,
Эйхельбергер К,
Longhi L,
Тереза Х,
Пратт Дж.
и другие.Многоцентровая оценка нового иммуноферментного анализа для обнаружения энтеротоксина A. Clostridium difficile. J Clin Microbiol .
1992; 30: 1085–8.
15. Алтайский СС,
Мейер П.,
Дрыя Д.
Сравнение двух коммерчески доступных иммуноферментных анализов для обнаружения Clostridium difficile в образцах стула [опубликованная поправка представлена в J Clin Microbiol 1994; 32: 1623]. Дж. Клин Микробиол .
1994; 32: 51–3.
16. Мэсси В.,
Грегсон ДБ,
Чагла АХ,
Этаж М,
Джон М.А.,
Хуссейн З.Клиническая применимость компонентов иммуноферментного анализа Triage, иммуноферментного анализа на токсины A и B и анализа культуры ткани на цитотоксин B для диагностики диареи Clostridium difficile. Ам Дж. Клин Патол .
2003; 119: 45–9.
17. Ванахита А,
Goldsmith EA,
Марино Би Джей,
Musher DM.
Инфекция Clostridium difficile у пациентов с необъяснимым лейкоцитозом. Ам Дж. Мед. .
2003. 115: 543–6.
18. Вишванат Ю.К.,
Компакт-диск Гриффитса.Роль хирургии при псевдомембранозном энтероколите. Постградская медицина J .
1998; 74: 216–9.
19. Флореа Н.Р.,
Кути JL,
Соловей CH,
Николау Д.П.
Лечение заболевания, связанного с Clostridium difficile (CDAD). Conn Med .
2003. 67: 153–5.
20. Геррант Р.Л.,
Ван Гилдер Т,
Штайнер Т.С.,
Тильман Н.М.,
Слуцкер Л,
Tauxe RV,
и другие.,
для Общества инфекционных болезней Америки..
Практические рекомендации по ведению инфекционной диареи. Клиническая инфекция .
2001; 32: 331–51.
21. Вениш С,
Паршалк Б,
Hasenhundl M,
Хиршль AM,
Граннингер В.
Сравнение ванкомицина, тейкопланина, метронидазола и фузидовой кислоты для лечения диареи, связанной с Clostridium difficile [опубликованные поправки приведены в Clin Infect Dis 1996; 23: 423]. Клиническая инфекция .
1996; 22: 813–8.
22.Густафссон А,
Берстад А,
Lund-Tonnesen S,
Мидтведт Т,
Норин Э.
Влияние фекальной клизмы на пять характеристик, связанных с микрофлорой, у пациентов с диареей, связанной с антибиотиками. Сканд Дж Гастроэнтерол .
1999; 34: 580–6.
23. Аписарнтанарак А,
Разави Б,
Манди Л.М.
Дополнительный интраокторический ванкомицин при тяжелом колите Clostridium difficile: серия случаев и обзор литературы. Клиническая инфекция .2002; 35: 690–6.
24. Карлинг П.,
Fung T,
Киллион А,
Террин Н,
Барза М.
Благоприятное влияние многопрофильной программы лечения антибиотиками, проводимой в течение 7 лет. Эпидемиол больницы по борьбе с инфекциями .
2003. 24: 699–706.
25. Climo MW,
Израиль ДС,
Вонг Е.С.,
Уильямс Д,
Coudron P,
Марковиц С.М.
Ограничение клиндамицина в масштабах всей больницы: влияние на частоту диареи, связанной с Clostridium difficile, и стоимость. Энн Интерн Мед. .
1998. 128 (12 pt 1): 989–95.
26. Суравич CM.
Пробиотики, диарея, связанная с антибиотиками, и диарея, вызванная Clostridium difficile, у людей. Бест Практик Рес Клин Гастроэнтерол .
2003. 17: 775–83.
Clostridium difficile — HealthyChildren.org
Clostridium difficile является причиной диареи у детей. Он также вызывает серьезную форму колита (воспаление толстой кишки), называемую псевдомембранозным колитом.Эти инфекции часто передаются в больнице, когда ребенок получает лечение антибиотиками, хотя болезнь может развиться через несколько дней или недель после выписки из больницы. Эти анаэробные бактерии обычно обычно обнаруживаются в кишечнике новорожденных и детей младшего возраста. Заболевание возникает, когда бактерии производят токсин (яд), который повреждает слизистую оболочку кишечника. Чаще всего это происходит, когда ваш ребенок принимает антибиотики, которые убивают другие бактерии в кишечнике, что позволяет C difficile размножаться до очень высоких цифр.Инкубационный период этого заболевания неизвестен. Бактерии могут жить в кишечнике в течение длительного времени, не вызывая болезней.
Признаки и симптомы
C difficile вызывает диарею с желудочными спазмами или болезненностью, лихорадкой, кровью и слизью в стуле.
Как ставится диагноз?
Чтобы поставить правильный диагноз, стул вашего ребенка может быть проверен на наличие токсинов, вырабатываемых C. difficile.
Лечение
Поскольку употребление и чрезмерное употребление антибиотиков связано с инфекцией C difficile , детям, принимающим антибиотики, следует как можно скорее отменить эти лекарства.В легких случаях детям может стать лучше после прекращения приема антибиотиков. Однако некоторым детям могут потребоваться определенные лекарства, такие как метронидазол или ванкомицин, которые борются с бактериями. Большинство детей полностью выздоравливают. Если возникает рецидив заболевания, который случается у 10–20% пациентов, то же лечение часто повторяют.
Профилактика
Предотвратить или снизить риск заболевания C difficile можно путем правильного мытья рук, а также правильного обращения с грязными подгузниками и другими отходами.Кроме того, использование антибиотиков следует ограничивать только теми обстоятельствами, при которых это абсолютно необходимо.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Информационный бюллетень — Clostridium difficile (C. difficile)
Что такое
Clostridium difficile (C.difficile )?
Clostridium difficile ( C. difficile ) — это бактерия, вызывающая диарею от легкой до тяжелой степени и кишечные заболевания, такие как псевдомембранозный колит (воспаление толстой кишки). C. difficile является наиболее частой причиной инфекционной диареи в больницах и учреждениях длительного ухода в Канаде, а также в других промышленно развитых странах.
Большинство случаев C. difficile происходит у пациентов, которые принимают определенные антибиотики в высоких дозах или в течение длительного периода времени.Некоторые антибиотики могут уничтожить нормальные бактерии человека, обнаруженные в кишечнике, вызывая рост C. difficile и бактерий. Когда это происходит, бактерии C. difficile производят токсины, которые могут повредить кишечник и вызвать диарею. Однако у некоторых людей в кишечнике может присутствовать бактерий C. difficile и , которые не проявляют никаких симптомов.
Существует много различных штаммов C. difficile , и один штамм North American Pulsed Field типа 1, известный как NAP1, может вызвать серьезное заболевание.
Как люди получают
C. difficile ?
C. difficile бактерий и их споры обнаружены в фекалиях. Люди могут заразиться, если дотронутся до поверхностей, загрязненных фекалиями, а затем коснутся своего рта. Медицинские работники могут передать бактерии своим пациентам, если их руки загрязнены.
Для здоровых людей C. difficile не представляет опасности для здоровья. Пожилые люди и люди с другими заболеваниями или принимающие антибиотики подвергаются большему риску заражения.
Как использование антибиотиков способствует развитию
C. difficile ?
Некоторые антибиотики, применяемые в высоких дозах или в течение длительного периода времени, увеличивают вероятность развития инфекции, вызванной вирусом C. difficile . Антибиотики изменяют нормальный уровень бактерий в кишечнике. Когда в нашем кишечнике меньше бактерий, у бактерий C. difficile и появляется шанс размножаться и вырабатывать токсины. Эти токсины могут повредить кишечник и вызвать диарею.Присутствие бактерий C. difficile вместе с большим количеством пациентов, получающих антибиотики в медицинских учреждениях, может привести к частым вспышкам C. difficile . В медицинских учреждениях число случаев заражения C. difficile можно ограничить за счет осторожного использования антибиотиков и строгого соблюдения мер профилактики и контроля инфекций.
Агентство общественного здравоохранения Канады (PHAC) разработало руководство по профилактике инфекций и борьбе с ними, касающееся надлежащей гигиены рук и устойчивости к противомикробным препаратам.
Каковы симптомы
C. difficile ?
Симптомы включают водянистую диарею, лихорадку, потерю аппетита, тошноту и боль / болезненность в животе.
Что можно сделать для предотвращения распространения
C. difficile ?
Как и при любом другом инфекционном заболевании, частая гигиена рук является наиболее эффективным способом предотвращения передачи инфекций, связанных со здоровьем. Мытье рук водой с мылом важно во время вспышек болезни C. difficile и является одним из лучших средств защиты от дальнейшего распространения бактерий.
Если у вас нет доступа к мылу и воде, рекомендуется часто использовать спиртосодержащие средства для чистки рук. Большинство медицинских учреждений предоставляют спиртосодержащие средства для мытья рук при входе. Обязательно используйте их, но имейте в виду, что они менее эффективны, чем мытье водой с мылом, поскольку они не уничтожают споры C. difficile .
Если вы работаете или посещаете больницу или учреждение длительного медицинского обслуживания, часто мойте руки, предпочтительно водой с мылом, особенно после посещения туалета.Следует надевать перчатки при уходе за пациентом с инфекцией C. difficile или при контакте с окружающей средой. При уходе за каждым пациентом используйте новую пару перчаток. Обязательно вымойте руки водой с мылом после снятия перчаток.
При назначении антибиотиков следуйте инструкциям врача, фармацевта или медицинского работника и указаниям на этикетке. Продолжайте принимать антибиотики, как предписано, чтобы убить все бактерий C. difficile .
Если у вас есть опасения по поводу C. difficile и лекарств, которые вы принимаете в настоящее время, поговорите со своим врачом, фармацевтом или поставщиком медицинских услуг.
Является ли
C. difficile смертельным исходом?
В некоторых случаях наличие C. difficile может привести к летальному исходу. C. difficile может вызвать легкую диарею, опасный для жизни псевдомембранозный колит, перфорацию кишечника, сепсис и даже смерть.
Как лечится
C. difficile ?
Людям с легкими симптомами лечение не требуется.В более тяжелых случаях могут потребоваться лекарства, а иногда и хирургическое вмешательство. Существуют также новые методы лечения, такие как трансплантация фекалий, которые в настоящее время изучаются для лечения стойкой инфекции C. difficile .
Что подвергает человека риску заражения
C. difficile ?
Люди в медицинских учреждениях подвергаются наибольшему риску заражения этим типом инфекции, потому что C. difficile часто является инфекцией, связанной со здоровьем. Эти типы инфекций могут передаваться в больнице, если не соблюдаются меры профилактики и контроля инфекций.
К группам повышенного риска относятся пожилые люди, люди с тяжелыми заболеваниями и люди, принимающие определенные антибиотики (особенно в течение длительного периода времени) или химиотерапию рака. Кроме того, пациенты, принимающие препараты от язвы желудка, известные как ингибиторы протонной помпы, имеют повышенный риск заражения инфекцией C. difficile.
Какова роль Агентства общественного здравоохранения Канады в профилактике и мониторинге
C. difficile ?
Агентство общественного здравоохранения Канады публикует рекомендации по профилактике инфекций и борьбе с ними в качестве ресурса для специалистов в области здравоохранения и общественного здравоохранения в провинциях и территориях.В январе 2013 года Агентство выпустило обновленное руководство по лечению C. difficile в учреждениях длительного ухода, а также в отделениях неотложной помощи. Кроме того, Агентство оказало техническую поддержку провинциям и территориям в борьбе со вспышками инфекций C. difficile .
Чтобы лучше понять структуру и тенденции риска в Канаде, в 2009 году болезнь C. difficile была включена в список подлежащих уведомлению заболеваний, находящихся под национальным эпиднадзором через Канадскую систему наблюдения за подлежащими уведомлению заболеваниями.Агентство тесно сотрудничает с нашими провинциальными и территориальными партнерами для мониторинга и контроля случаев заражения C. difficile по всей Канаде.
Агентство возглавляет Канадскую программу надзора за нозокомиальными инфекциями (CNISP). CNISP, в которой участвуют более 50 больниц, представляет собой национальную систему дозорного эпиднадзора, которая отслеживает инфекции, связанные с оказанием медицинской помощи, в больницах во всех 10 провинциях Канады. В рамках этой программы больницы-участники сообщают обо всех случаях C.difficile инфекций. Кроме того, во всех больницах Канады проводятся периодические опросы, чтобы лучше понять их методы профилактики инфекций и борьбы с ними в отношении C. difficile . Все эти результаты используются для информирования и улучшения мероприятий по надзору и рекомендаций по профилактике и контролю инфекций, относящихся к C. difficile по всей стране.
Кроме того, Национальная микробиологическая лаборатория Агентства предоставляет справочные услуги любой больнице или провинциальной лаборатории общественного здравоохранения, которым требуется помощь в идентификации и типировании изолятов.Они также оказывают помощь ветеринарным лабораториям в оценке потенциально зоонозной передачи токсигенного C. difficile.
границ | Clostridium difficile — от колонизации к инфекции
Введение
Clostridium difficile была впервые описана как часть бактериального состава кишечника новорожденных в 1935 году (Hall and O’Toole, 1935). В 1970-х годах C. difficile был идентифицирован как возбудитель псевдомембранозного колита после антибактериальной терапии.Было доказано, что патогенный потенциал этого штамма соответствует постулатам Коха (Bartlett et al., 1977), подчеркивающим его роль в развитии ИКД. В последнее время во всем мире можно наблюдать резкое увеличение заболеваемости, а также смертности от ИКД (Ananthakrishnan, 2011; Lo Vecchio and Zacur, 2012; Tattevin et al., 2013).
Клинический спектр C. difficile варьируется от бессимптомной колонизации, легкой и самоограничивающейся болезни до тяжелого, опасного для жизни псевдомембранозного колита, токсического мегаколона, сепсиса и смерти (Gerding et al., 1995; Рупник и др., 2009). ИКД определяется при наличии симптоматической диареи, определяемой тремя или более несформированными стулами за 24 часа и по крайней мере одним из следующих критериев: положительный лабораторный анализ на C. difficile токсин А и / или В или токсин-продуцент C. difficile в образце стула или псевдомембранозный колит, или гистопатологические характеристики ИКД толстой кишки, выявленные при эндоскопии (Kuijper et al., 2006; Cohen et al., 2010). ИКД связан с повышенным содержанием токсинов C.difficile , что приводит к высоким концентрациям токсина в толстой кишке, что приводит к воспалению и повреждению колоноцитов (Ishida et al., 2004; Meyer et al., 2007; Carroll and Bartlett, 2011). Обычно местные микробные сообщества обеспечивают устойчивость к колонизации C. difficile , что также может быть подтверждено на животных моделях (Wilson et al., 1981). Однако нарушение этой микробной системы может способствовать развитию ИКД (Rea et al., 2012; Buffie et al., 2015).
В то время как клиническая картина ИКД характерна, колонизация C. difficile без каких-либо симптомов, определяемая как бессимптомная колонизация, является обычным явлением, особенно у новорожденных (Ozaki et al., 2004; Jangi and Lamont, 2010). В этом обзоре основное внимание уделяется роли C. difficile в бессимптомной колонизации и ИКД, чтобы лучше понять, какие факторы могут способствовать прогрессированию, а также предотвращению заболевания.
Микробиология
С.difficile — это грамположительная, анаэробная, спорообразующая и токсинпродуцирующая бацилла, принадлежащая к кластеру XI рода Clostridium , и может быть выделена из воды, овощей, больничной среды и кишечника людей и домашних животных (Weese , 2010).
Различные факторы вирулентности связаны с развитием ИКД. Наиболее важным фактором вирулентности является высвобождение множества токсинов, а именно крупных гликозилирующих экзотоксинов A (TcdA) и B (TcdB).Эти токсины вызывают характерные клинические симптомы, связываясь с рецепторами токсина C. difficile на эпителиальных клетках кишечника (Kelly and LaMont, 1998; Voth and Ballard, 2005; Pruitt and Lacy, 2012; Shen, 2012). Другой токсин может быть обнаружен в некоторых штаммах C. difficile , особенно в риботипе 027 ПЦР, названном бинарным токсином или трансферазой C. difficile , что связано с более высоким уровнем смертности пациентов (Gerding et al., 2014). Этот риботип 027 несет делецию в tcdC, которая, как считается, играет важную роль в увеличении выработки токсинов (Warny et al., 2005; Карри и др., 2007; Dupuy et al., 2008). Существует штамм C. difficile , которые могут синтезировать трансферазу C. difficile в отсутствие TcdA и TcdB (McFarland et al., 2007a). Эти токсины, которые кодируются в локусе патогенности, представляют собой многодоменные токсины с гликозилтрансферазной активностью, которые переносят гликозильные остатки на малые Ras-гомологичные GTPases и последовательно приводят к потере целостности кишечной мембраны и гибели клеток (Schirmer and Aktories, 2004). ; Мур и др., 2013). Как следствие, возникает воспаление толстой кишки с массивной потерей жидкости в толстую кишку, клинически проявляясь как острая диарея (Voth and Ballard, 2005). Хотя первоначально предполагалось, что TcdA играет более важную роль в развитии CDI по сравнению с TcdB, эта точка зрения была оспорена различными другими исследованиями (Lyerly et al., 1985; Komatsu et al., 2003; Drudy et al., 2007; Lyras et al., 2009; Steele et al., 2013). Колонизация C. difficile происходит при пероральном приеме спор инфицированных людей или окружающей среды (Jump et al., 2007; Гердинг и др., 2008; Саркер и Паредес-Сабья, 2012). В то время как C. difficile является анаэробным организмом, споры C. difficile могут выживать в аэробной среде в течение месяцев или лет (Rupnik et al., 2009). Споры C. difficile устойчивы к кислоте желудочного сока и могут прорастать в вегетативные клетки в анаэробных условиях толстой кишки (Gil et al., 2017).
Эпидемиология CDI
Заболеваемость ИКД во всем мире неуклонно растет с 2000 года, однако восприимчивость к лечению снизилась (McDonald et al., 2006; Вардакас и др., 2012; Багдасарян и др., 2015). C. difficile , как впервые сообщалось, вызывала тяжелую диарею, связанную с антибиотиками, и псевдомембранозный колит в 1970-х годах и стала самой распространенной инфекцией, связанной с оказанием медицинской помощи, вызывая около 500000 случаев и 29000 смертей ежегодно в США (Bartlett et al. , 1978; Bartlett, 2006; Lessa et al., 2015). В целом, эпидемиологические данные ИКД в Европе более разнообразны из-за различных систем отчетности в Европейском союзе.Однако путем экстраполяции данных из Соединенного Королевства в Европу они приводят к общему числу 172 000 случаев ИКД ежегодно в Европейском союзе (Barbut et al., 2013). Эпидемическое распространение гипервирулентных штаммов C. difficile , например, риботипа 027 ПЦР, приводит к более крупным внутрибольничным вспышкам, которые связаны с повышением заболеваемости и смертности (Reichardt et al., 2007; Bacci et al., 2011). Экономическое влияние CDI огромно, что приводит к дополнительным медицинским расходам в размере более одного миллиарда долларов в год в Соединенных Штатах и трех миллиардов евро в год в Европейском союзе (Kuijper et al., 2006; Дубберке и Олсен, 2012). Особенно высокому риску развития ИКД подвергаются госпитализированные пациенты и взрослые в учреждениях длительного ухода (Simor et al., 2002; Bauer et al., 2011; Kim et al., 2011). Кроме того, у младенцев в последнее десятилетие наблюдалось увеличение ИКД (Zilberberg et al., 2008; Nylund et al., 2011; Khanna et al., 2013; McFarland et al., 2016). Это особенно интересно, поскольку, как упоминалось выше, C. difficile широко распространена у младенцев, однако у них обычно не проявляется клинических признаков ИКД.Тем не менее, данные о ИКД у педиатрических пациентов ограничены.
Бессимптомная колонизация
В то время как многие исследования были сосредоточены на патогенезе и развитии ИКД, роль бессимптомной колонизации C. difficile и ее прогрессирования до ИКД до сих пор полностью не изучена. Хотя в прошлой литературе определение бессимптомной колонизации C. difficile не является единообразным, Furuya-Kanamori et al. (2015) предлагали следующее: либо определяемая концентрация C.difficile или его токсина и отсутствие диареи без колоноскопических или гистопатологических данных, соответствующих псевдомембранозному колиту.
Распространенность бессимптомной колонизации C. difficile у взрослых варьируется в разных группах населения. Несколько исследований показали, что у здоровых взрослых людей 0–17,5% были колонизированы штаммом C. difficile без клинических признаков ИКД (Nakamura et al., 1981; Viscidi et al., 1981; Kobayashi, 1983; Aronsson et al., 1985; Фекети и Шах, 1993; Ozaki et al., 2004; Terveer et al., 2017). Уровень колонизации токсигенными штаммами колеблется от 1 до 5% в обследованной группе. В то время как распространенность бессимптомной колонизации C. difficile у здоровых взрослых относительно низка, она может резко возрасти у людей, контактирующих с системой здравоохранения. У пожилых людей в учреждениях длительного ухода или домах престарелых повышенный уровень колонизации колеблется от 0 до 51% (Campbell et al., 1988; Riggs et al., 2007; Arvand et al., 2012). Высокая распространенность бессимптомного C. difficile также может быть обнаружена у пациентов или медицинских работников (McFarland et al., 1989; Samore et al., 1994; Kato et al., 2001; Hell et al., 2012; Guerrero et al., 2013; Leekha et al., 2013). Кроме того, у пациентов в реабилитационных центрах выше частота бессимптомной колонизации C. difficile (Marciniak et al., 2006; Stevens et al., 2011). Кроме того, высок процент бессимптомных C.difficile можно обнаружить у взрослых пациентов с основными заболеваниями, например кистозным фиброзом (Welkon et al., 1985; Peach et al., 1986; Bauer et al., 2014).
Факторами риска развития последней бессимптомной колонизации C. difficile являются госпитализация в течение 12 месяцев, прием кортикостероидов, ИКД в анамнезе и антитела против токсина B (Kong et al., 2015).
В отличие от взрослых, высокая распространенность колонизации C. difficile без клинических признаков ИКД может наблюдаться у младенцев и новорожденных (Thompson et al., 1983; Руссо и др., 2012). Особенно в первые 4 недели жизни колонизация C. difficile увеличивается с 0% до в среднем 37% с последующим восстановлением, снижаясь в среднем до 10% в течение первого года жизни (Bolton et al., 1984; Джанги, Ламонт, 2010). Скорость колонизации, сопоставимая со скоростью у здоровых взрослых, наблюдалась у младенцев к 2 годам (Hafiz and Oakley, 1976). Анализ риботипов показал, что педиатрические пациенты обладают несколькими токсигенными штаммами, которые циркулируют среди взрослых пациентов (Schwartz et al., 2014; van Dorp et al., 2017).
Хотя — согласно определению — бессимптомные колонизированные люди не проявляют клинических признаков ИКД, они могут действовать как резервуар C. difficile , а также могут служить потенциальными переносчиками болезни и, следовательно, могут передавать C. difficile другим ( McFarland et al., 1989; Riggs et al., 2007; Curry et al., 2013; Eyre et al., 2013). Кроме того, бессимптомная колонизация C. difficile является решающим фактором в прогрессировании ИКД, поскольку носители токсигенных штаммов подвергаются более высокому риску развития инфекции по сравнению с неколонизированными пациентами (Zacharioudakis et al., 2015).
В отличие от этого, бессимптомная колонизация может также индуцировать продукцию антител, которые, в свою очередь, защищают своего хозяина от CDI с помощью гуморального иммунного ответа (Shim et al., 1998; Kyne et al., 2000, 2001). Было также высказано предположение, что бессимптомная колонизация C. difficile может привести к интеграции C. difficile в местную кишечную микробиоту, служащую защитным фактором для развития CDI (Vincent et al., 2016).Эта теория также может быть подтверждена на хомяках, где колонизация нетоксигенным штаммом C. difficile перед применением токсигенного штамма C. difficile способна предотвратить развитие ИКД (Sambol et al., 2002; Merrigan et al., 2003, 2009). Однако необходимы дальнейшие проспективные исследования, чтобы лучше понять механизмы, как у людей развивается бессимптомная колонизация C. difficile и может ли это действовать как фактор риска или защитный фактор при прогрессировании инфекции.
От колонизации к инфекции
Схематический обзор факторов, ведущих к развитию CDI, представлен на Рисунке 1.
РИСУНОК 1. Процессы, ведущие от бессимптомной колонизации C. difficile к ИКД. Различные факторы могут предотвратить развитие ИКД у бессимптомного человека. Производство желудочной кислоты в желудке предотвращает дальнейшее распространение спор. Здоровая аборигенная кишечная микробная композиция обеспечивает устойчивость к колонизации, может продуцировать бактериоцины, ограничивающие C.difficile и конкурируют с питательными веществами. Кроме того, изменение состава желчных кислот может также влиять на расширение C. difficile . Повышенное воздействие C. difficile , например, при контакте с HCF или при пероральном приеме с пищей, предрасполагает человека к риску бессимптомной колонизации. В случае основных факторов риска бессимптомная колонизация может прогрессировать до ИКД. После применения антибиотиков может произойти истощение комменсальной бактериальной композиции, что приведет к снижению устойчивости к колонизации, способствующей развитию ИКД.Другими факторами риска являются пожилой возраст, сопутствующие заболевания и применение препаратов, снижающих кислотность желудочного сока, например ингибиторов протонной помпы (ИПП). Сокращения: CDI, инфекция, вызванная C. difficile, ; ЛПУ, медицинские учреждения; IgA, иммуноглобулин А; ИПП, ингибитор протонной помпы; TcdA, , токсин A C. difficile ; TcdB, C. difficile , токсин B.
Факторы хоста
Коренная микробиота
Микробиота кишечника представляет собой сложную экосистему, состоящую из более чем тысячи видов бактерий, максимальная концентрация которых достигается в толстой кишке (Ley et al., 2006; Секиров и др., 2010; Блазер, 2014). У взрослых в здоровой кишечной микробиоте преобладают филы Bacteroidetes и Firmicutes, которые отличаются большим разнообразием и богатством (Rajilić-Stojanović et al., 2009). Эти комменсальные бактерии необходимы для метаболизма хозяина, функции питания, созревания иммунной системы и защиты от патогенов. В течение жизни человека различные факторы, такие как способ доставки, диета, география, использование антибиотиков и развитие желудочно-кишечных заболеваний, могут влиять на состав кишечной микробиоты (Schultsz et al., 1999; Huurre et al., 2008; Де Филиппо и др., 2010; Домингес-Белло и др., 2010; Якобссон и др., 2010; Manges et al., 2010; Детлефсен и Релман, 2011; Muegge et al., 2011; Wu et al., 2011; Яцуненко и др., 2012; Зупанчич и др., 2012; Матаморос и др., 2013; Рингель и Махаршак, 2013). Нарушение этой экосистемы, так называемый дисбактериоз кишечника, может иметь значительное влияние на структуру и функцию резидентной микробиоты. Изменения местного микробного состава кишечника приводят к нарушению устойчивости к колонизации, в пользу C.difficile , прорастание, рост и распространение в кишечнике (Antonopoulos et al., 2009; Robinson and Young, 2010).
Хорошо известно, что восприимчивость к ИКД сильно связана с предыдущим воздействием антибиотиков. Применение антибиотиков, особенно антибиотиков широкого спектра действия, может иметь глубокие и долгосрочные последствия для хозяина, изменяя бактериальный состав кишечника и метаболом (Dethlefsen et al., 2008; Antonopoulos et al., 2009; Peterfreund et al., 2012; Theriot et al., 2014). Первое описание ИКД на фоне антибактериальной терапии было в 1974 г. у пациента после применения клиндамицина (Tedesco et al., 1974). Сообщалось также, что другие антибиотики, особенно цефалоспорины, пенициллин и фторхинолоны, связаны с развитием ИКД (Bartlett, 2010; Manges et al., 2010). Более того, было продемонстрировано, что кумулятивное воздействие любого вида антибиотиков увеличивает риск развития ИКД (Stevens et al., 2011). Влияние приема антибиотиков на микробный состав у здоровых взрослых широко изучалось. Салливан и др. (2001) обобщили влияние различных противомикробных агентов на разнообразие бактерий и отдельные типы, семейства и классы бактерий. Действие антибиотиков на микробный состав кишечника также можно исследовать на мышиных моделях, что позволяет исследовать факторы, которые приводят к колонизации устойчивости C. difficile и последующему развитию CDI (Chen et al., 2008; Ривз и др., 2011, 2012; Buffie et al., 2012; Лоули и др., 2012; Winston et al., 2016). В различных исследованиях описан микробный состав кишечника у пациентов с ИКД и получены аналогичные результаты в отношении уменьшения разнообразия, а также уменьшения видового богатства. В отличие от здоровых людей контрольной группы, пациенты с ИКД показали увеличение типа Firmicutes и Proteobacteria и снижение уровня Bacteroidetes. Кроме того, количество Ruminococcacea , Lachnospiraceae , Bacteriodaceae , Clostrida cluster IV и XIVa уменьшается, в то время как может наблюдаться повышенная численность Enterococacea (Chang et al., 2008; Антарам и др., 2013; Гамильтон и др., 2013). Кроме того, в исследовании Vincent et al. (2013, 2016), совместная колонизация с потенциально защитными бактериальными таксонами, например Clostridiales Family XI Incertae Sedis, Clostridium или Eubacterium, может защитить развитие ИКД от бессимптомной колонизации C. difficile . В недавнем исследовании Pakpour et al. (2017), Veillonella dispar был обнаружен как организм-кандидат, который может защищать от рецидива C.difficile .
Желчные кислоты
Прорастание спор C. difficile подтверждается изменениями в составе желчных кислот (Jump et al., 2007; Howerton et al., 2011). Уменьшение количества бактерий, продуцирующих ферменты гидролазы, приводит к снижению вторичных желчных кислот, которые обычно подавляют рост вегетативных клеток, а одновременное увеличение количества первичных желчных кислот, таких как холат или таурохолевая кислота, стимулирует прорастание спор (Sorg and Sonenshein, 2008).Хотя холат и глицин могут способствовать образованию спор C. difficile , было обнаружено, что хенодезоксихолат действует как ингибитор образования спор (Wilson, 1983; Sorg and Sonenshein, 2008). Истощение комменсалов также может привести к переизбытку доступных питательных веществ, например, моносахаридов, которые в дальнейшем могут использоваться C. difficile (Wilson and Perini, 1988; Begley et al., 2006). В модели на мышах введение антибиотиков привело к сдвигу пула желчных кислот и, следовательно, к увеличению на 90–291 С.difficile (Giel et al., 2010; Antunes, Finlay, 2011).
Бактериоцины
Бактериоцины представляют собой синтезированные рибосомами антимикробные пептиды с узким или широким спектром активности против других видов бактерий (Bacon et al., 1988; Cotter et al., 2005). Секреция бактериоцинов из штаммов Bacillus , Lactococcus и Enterococcus , антимикробная функция которых против C. difficile была доказана in vitro, снижена при ИКД (Bartoloni et al., 2004; Rea et al., 2007; Trzasko et al., 2012).
C. Difficile Рецептор токсина A
Восприимчивость хозяина к CDI также связана с присутствием или отсутствием рецептора токсина A C. difficile на поверхности эпителиальных клеток кишечника. Этот факт был подтвержден исследованием Eglow et al. (1992), которые сравнили действие токсина А у новорожденного и подвздошной кишки взрослого кролика. Отсутствие патологических эффектов в подвздошной кишке новорожденного может быть связано с полным отсутствием или только низкой экспрессией C.difficile к рецептору токсина А и, следовательно, может предотвратить развитие ИКД у новорожденных.
Иммунологические факторы
Хорошо известно, что распознавание хозяином C. difficile и последующие врожденные и адаптивные иммунные ответы обладают защитным эффектом против развития CDI (Cowardin and Petri, 2014; Buonomo and Petri, 2016). Kyne et al. (2000) проспективно протестировали иммунный ответ хозяина путем измерения антител IgG к TcdA и обнаружили, что приобретенный антительный ответ на C.difficile , защищенный от CDI. Однако ответ антител на C. difficile не влиял на бессимптомную колонизацию C. difficile .
Защитный эффект высоких концентраций IgA, который является мощным нейтрализатором токсина А, также был продемонстрирован у детей, находящихся на грудном вскармливании (Rolfe and Song, 1995). Присутствие материнского секреторного IgA может предотвратить их колонизацию, поскольку было обнаружено, что у этой когорты более низкие показатели выздоровления по сравнению с младенцами на искусственном вскармливании (Viscidi et al., 1981; Ларсон и др., 1982; Старк и Ли, 1982; Ричардсон и др., 1983; Wongwanich et al., 2001). Однако, помимо IgA, другие компоненты грудного молока также могут связывать токсин A C. difficile (Rolfe and Song, 1995; Naaber et al., 1996).
Бактериальные факторы
Развитие ИКД тесно связано с факторами вирулентности бактерий TcdA и TcdB и бинарным токсином, поскольку нетоксигенные штаммы C. difficile , как известно, не вызывают ИКД (Geric et al., 2006). Колонизация гипервирулентным риботипом NAP1 более вероятна при CDI, чем у бессимптомных колонизированных лиц из-за повышенной продукции TcdA и TcdB по сравнению с другими токсигенными риботипами (Warny et al., 2005; Loo et al., 2011; Alasmari et al., 2014 ).
Внешние факторы риска
Различные исследования показывают, что помимо факторов, опосредованных хозяином и патогенами, множественные внешние факторы риска увеличивают развитие, а также тяжесть ИКД.
Антибиотики
Как описано выше, использование антибиотиков является наиболее частым фактором риска развития ИКД.Антибиотики оказывают сильное воздействие на бактериальную экосистему кишечника, которое может сохраняться в течение длительного периода времени (Dethlefsen et al., 2008; Antonopoulos et al., 2009). Особенно фторхинолоны и особенно цефалоспорины и клиндамицин связаны с повышенной частотой ИКД (Nelson et al., 1994; McCusker et al., 2003; Muto et al., 2005; McFarland et al., 2007b; Kallen et al., 2009). ).
Ингибиторы протонной помпы
Еще одним важным фактором риска развития ИКД является использование ингибиторов протонной помпы (ИПП) (Dial et al., 2004; Ахтар и Шахин, 2007; Deshpande et al., 2012). В то время как нормальная кислотность желудочного сока обеспечивает защитную защиту хозяина, повышение рН желудочного сока может препятствовать удалению из желудочного содержимого споры C. difficile (Bavishi and Dupont, 2011). Тем не менее, роль ИПН в развитии КДИ остается спорным, так как другие исследования не смогли доказать связь между кислотной супрессии желудка и повышенным риском развития КДИ (Novack и др., 2014; Khanafer et al., 2017). Поскольку использование ИПП растет во всем мире, необходимы дальнейшие проспективные исследования, чтобы рассмотреть возможную связь с этими препаратами и развитие бессимптомной колонизации C. difficile или ИКД.
Медицинские учреждения
В больницах или учреждениях длительного ухода повышенное воздействие C. difficile может быть обнаружено из-за высокого загрязнения C. difficile на поверхностях, медицинских устройствах, а также в личных или инфицированных соседях по комнате (McFarland et al., 1989; Чанг и Нельсон, 2000). Кроме того, высокая частота полипрагмазии, такой как антибиотики, и сопутствующих заболеваний, таких как злокачественные новообразования или воспалительные заболевания кишечника, тесно связаны с пациентами в медицинских учреждениях (Morris et al., 1984; Rea et al., 2007). Чтобы снизить уровень передачи C. difficile и уровень инфицирования в больницах и учреждениях длительного ухода, скрининг новых пациентов может быть вариантом для выявления носителей токсигенных штаммов и изоляции их от других пациентов.Такой подход позволил значительно снизить частоту внутрибольничной ИКД в когорте проспективного канадского исследования (Longtin et al., 2016).
Возраст
Clostridium difficile чаще встречается в пожилом возрасте, также демонстрируя более тяжелый исход в этой популяции (Loo et al., 2005; Pépin et al., 2005; Henrich et al., 2009; Miller et al., 2010) . Есть несколько возможных механизмов этого явления. Во-первых, неадекватный врожденный или гуморальный иммунный ответ может привести к более высокой заболеваемости, а также тяжести ИКД (Kelly, 1996; Mariat et al., 2009; Огра, 2010). Во-вторых, более высокая распространенность ИКД у пожилых людей также может быть связана с изменением микробного состава кишечника, например, с потерей бактериального разнообразия во время старения, что может способствовать колонизации C. difficile (Hopkins et al., 2001; Woodmansey , 2007). Кроме того, наличие хронических заболеваний и увеличение частоты инфекций, требующих полипрагмазии, включая антибиотики, обычно намного выше в этой возрастной группе (Garibaldi and Nurse, 1986; Werner and Kuntsche, 2000; Gao et al., 2018).
C. difficile в продуктах питания
В то время как передача C. difficile от человека к человеку хорошо известна, C. difficile как болезнь пищевого происхождения все еще остается предметом дискуссий. В различных исследованиях C. difficile был обнаружен в мясе розничной торговли (Rodriguez-Palacios et al., 2007, 2009). Кроме того, C. difficile также был обнаружен в воде, овощах, домашних животных, а также поросятах (Borriello et al., 1983; al Saif and Brazier, 1996; Keel et al., 2007; Songer et al., 2007; Yaeger et al., 2007; Clooten et al., 2008; Пирс и др., 2008; Бакри и др., 2009). Регулярное воздействие C. difficile в пище может привести к бессимптомной колонизации C. difficile . Однако, поскольку внебольничный C. difficile встречается относительно редко, неясно, приводит ли прием внутрь C. difficile пероральным путем к последовательной ИКД. Для решения этой проблемы потребуются дальнейшие исследования.
Лечение CDI
Обычный
Основным элементом лечения ИКД является — после отмены антибиотиков, способствующих развитию ИКД, — начало антибактериальной терапии, т.е.ж., ванкомицин или метронидазол (Debast et al., 2014; Hagel et al., 2015). Недавние достижения в терапии C. difficile и роль устойчивости к антибиотикам при ИКД суммированы в другом месте (Spigaglia, 2016). Однако лечение рецидивирующей ИКД может быть проблематичным с помощью традиционной антибактериальной терапии (Cohen et al., 2010; Wilcox et al., 2017). Рецидив ИКД обнаруживается у 20–30% пациентов с высокой смертностью в этой когорте (Dubberke and Olsen, 2012). Фидаксомицин, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США для лечения ИКД, показывает снижение частоты рецидивов у пациентов с C.difficile , однако, не в высоковирулентных штаммах B1 / NAP1 / 027 (Louie et al., 2011; Cornely et al., 2012). В недавнем исследовании использование безлотоксумаба, человеческого моноклонального антитела против TcdB, было связано с более низкой частотой повторной инфекции C. difficile по сравнению с плацебо (Wilcox et al., 2017). Добавление антитела против TcdA (актоксумаба) не влияло на рецидив заболевания отдельно или в комбинации с безлотоксумабом, что также подчеркивает решающую роль токсина B в патогенезе ИКД.Предметом обсуждения этого нового подхода является потенциальная комбинация с фекальной микробной трансплантацией (FMT). Потребуются дальнейшие исследования, чтобы пересмотреть алгоритм лечения ИКД безлотоксумабом.
Терапия, направленная на микробиоту
Кишечные микробные сообщества пациентов с ИКД отличаются от пациентов с бессимптомной колонизацией C. difficile (Rousseau et al., 2012). В различных исследованиях введение пробиотиков одного штамма показало лишь ограниченный успех в лечении ИКД (Pochapin, 2000; Wullt et al., 2003). Роль пробиотиков в профилактике ИКД все еще обсуждается неоднозначно (Shen et al., 2017; Vernaya et al., 2017). В отличие от этого, лечение пробиотиками тремя штаммами Lactobacillus параллельно с применением антибиотиков у госпитализированных взрослых показало значительное снижение частоты ИКД с 18,0 до 2,3 случаев на 10000 пациенто-дней в течение 10-летнего периода наблюдения (Maziade et al., 2015 ). Самый прямой и эффективный способ изменить бактериальный состав кишечника пациента — это FMT.FMT очень эффективен при лечении резистентной к антибиотикам ИКД, и недавно было показано, что он экономически эффективен (Kassam et al., 2013; van Nood et al., 2013; Arbel et al., 2017). FMT включает введение пациенту стула от здорового донора, что приводит к сдвигу микробных сообществ кишечника. Несмотря на высокую эффективность FMT в лечении рецидивирующей ИКД, долгосрочные эффекты этого терапевтического подхода до сих пор неизвестны и могут привести к повышенному риску других заболеваний.Кроме того, FMT по-прежнему является очень разнообразным биологическим продуктом, что вызывает ряд проблем при стандартизации протоколов (Arbel et al., 2017). Другой терапевтический подход — введение нетоксигенных штаммов C. difficile или смеси спорообразующих комменсалов. В двух клинических испытаниях фазы II, проверяющих оба метода лечения, наблюдалось значительное уменьшение рецидивов ИКД (Gerding et al., 2015; Khanna et al., 2016). Однако в другом исследовании было замечено, что нетоксигенные штаммы обладают способностью изменять свой фенотип на токсигенный C.difficile (Brouwer et al., 2013). Следовательно, нетоксигенные штаммы также могут быть предрасположенными к развитию ИКД, и их следует использовать с осторожностью при профилактике C. difficile .
Заключение
Заболеваемость ИКД резко возросла за последние годы. В то время как бессимптомная колонизация C. difficile является обычным явлением, особенно у новорожденных, прогрессирование от бессимптомной колонизации к инфекции до конца не изучено, и большие проспективные исследования отсутствуют.Хотя многие исследования на взрослых и младенцах показали высокий уровень колонизации C. difficile как токсигенными, так и нетоксигенными штаммами, обнаружение C. difficile или его токсинов в кале людей не сразу указывает на инфекцию этим патогеном. и поэтому лечение показано только при наличии клинических признаков ИКД. Хотя люди с бессимптомной колонизацией C. difficile являются потенциальными переносчиками болезни и, следовательно, предрасполагают фактором риска для себя и других людей, на основании текущей информации устранение C.difficile не указывается. CDI прочно связан с факторами, опосредованными хозяином, включая местную микробиоту, бактериоцины, рецептор токсина A и иммунологические факторы, а также факторы, связанные с патогенами, включая TcdA, TcdB и бинарный токсин. Однако обсуждается, что факторы, опосредованные хозяином, играют более выраженную роль в развитии ИКД (McFarland et al., 1991; Cheng et al., 1997). В частности, нарушение естественного микробного состава кишечника в организме хозяина может способствовать развитию ИКД через прорастание и распространение токсигенного C.difficile . Кроме того, несколько внешних факторов, таких как возраст, полипрагмазия или сопутствующие заболевания, увеличивают риск и тяжесть ИКД. Из-за сильной связи между ИКД и воздействием антибиотиков терапевтические подходы, нацеленные на модуляцию бактериального состава кишечника, такие как FMT, имеют решающее значение в этих клинических условиях. Стратегии лечения нетоксигенными штаммами C. difficile находятся в процессе разработки, однако изменение нетоксигенных штаммов C.difficile , что усложняет этот терапевтический подход.
Роль бессимптомной колонизации C. difficile в развитии ИКД до сих пор остается спорным вопросом. Дальнейшие исследования, выясняющие клинические последствия бессимптомной колонизации C. difficile , необходимы для дальнейшего изучения того, является ли присутствие C. difficile без каких-либо признаков ИКД полезным или потенциально вредным. Мы пришли к выводу, что механизмы, которые позволяют прогрессировать от бессимптомного C.difficile к ИКД тесно связаны как с факторами, опосредованными хозяином, так и с факторами, связанными с патогенами, и их комбинация может представлять выдающийся интерес для патогенеза, а также для предотвращения ИКД.
Примечание автора
Из-за ограниченности слов цитирование всей первичной литературы было невозможно, авторы просят прощения за данное обстоятельство.
Авторские взносы
Все перечисленные авторы внесли существенный, прямой и интеллектуальный вклад в работу и одобрили ее к публикации.
Финансирование
HS получил исследовательский грант от Damp Foundation (2016-04).
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Благодарности
AB благодарит Правительство земли Мекленбург-Передняя Померания, Министерство образования, науки и культуры, грант № AU 15 002.
Сокращения
C. difficile , Clostridium difficile ; CDI, инфекция C. difficile ; FMT — перенос фекальной микробиоты; Ig, иммуноглобулин; TcdA, , токсин A C. difficile ; TcdB, C. difficle , токсин B.
Список литературы
Ахтар, А. Дж., И Шахин, М. (2007). Увеличение заболеваемости Clostridium difficile -ассоциированной диареей у афроамериканских и латиноамериканских пациентов: связь с использованием терапии ингибиторами протонной помпы. J. Natl. Med. Доц. 99, 500–504.
PubMed Аннотация | Google Scholar
аль Саиф Н. и Бразье Дж. С. (1996). Распространение Clostridium difficile в окружающей среде Южного Уэльса. J. Med. Microbiol. 45, 133–137. DOI: 10.1099 / 00222615-45-2-133
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Аласмари, Ф., Зайлер, С. М., Хинк, Т., Бернхэм, К.-А. Д., и Дубберке Э. Р. (2014). Факторы распространенности и риска бессимптомного носительства Clostridium difficile . Clin. Заразить. Дис. 59, 216–222. DOI: 10.1093 / cid / ciu258
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Анантакришнан А. Н. (2011). Clostridium difficile Инфекция: эпидемиология, факторы риска и лечение. Nat. Преподобный Гастроэнтерол. Гепатол. 8, 17–26. DOI: 10.1038 / nrgastro.2010.190
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Антарам, В. К., Ли, Э. К., Измаил, А., Шарма, А., Май, В., Rand, K.H., et al. (2013). Кишечный дисбактериоз и истощение запасов бутирогенных бактерий при инфекции Clostridium difficile и нозокомиальной диарее. J. Clin. Microbiol. 51, 2884–2892. DOI: 10.1128 / JCM.00845-13
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Антонопулос, Д. А., Хьюз, С. М., Моррисон, Х. Г., Шмидт, Т. М., Согин, М. Л., и Янг, В. Б. (2009). Воспроизводимая динамика сообщества микробиоты желудочно-кишечного тракта после воздействия антибиотиков. Заражение. Иммун. 77, 2367–2375. DOI: 10.1128 / IAI.01520-08
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Антунес, Л. С. М., и Финли, Б. Б. (2011). Сравнительный анализ влияния лечения антибиотиками и кишечной инфекции на гомеостаз кишечника. Кишечные микробы 2, 105–108. DOI: 10.4161 / gmic.2.2.15610
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Арбель, Л. Т., Хсу, Э., и МакНалли, К. (2017).Экономическая эффективность трансплантации фекальной микробиоты в лечении рецидивирующей инфекции Clostridium difficile : обзор литературы. Cureus 9: e1599. DOI: 10.7759 / cureus.1599
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Аронссон Б., Мёлльби Р. и Норд К. Э. (1985). Противомикробные препараты и Clostridium difficile при остром кишечном заболевании: эпидемиологические данные из Швеции, 1980-1982 гг. J. Infect. Дис. 151, 476–481.DOI: 10.1093 / infdis / 151.3.476
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Арванд, М., Мозер, В., Швен, К., Беттге-Веллер, Г., Хенсгенс, М. П., и Куиджпер, Э. Дж. (2012). Высокая распространенность колонизации Clostridium difficile среди жителей дома престарелых в Гессене, Германия. PLoS One 7: e30183. DOI: 10.1371 / journal.pone.0030183
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Баччи, С., Мёльбак, К., Кьельдсен, М. К., и Олсен, К. Э. П. (2011). Бинарный токсин и смерть после инфицирования Clostridium difficile . Emerg. Заразить. Дис. 17, 976–982. DOI: 10.3201 / eid / 1706.101483
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Бэкон, А. Э., Фекети, Р., Шаберг, Д. Р., и Фэкс, Р. Г. (1988). Эпидемиология колонизации Clostridium difficile у новорожденных: результаты с использованием системы типирования бактериофага и бактериоцина. J. Infect.Дис. 158, 349–354. DOI: 10.1093 / infdis / 158.2.349
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Багдасарян Н., Рао К. и Малани П. Н. (2015). Диагностика и лечение Clostridium difficile у взрослых: систематический обзор. JAMA 313, 398–408. DOI: 10.1001 / jama.2014.17103
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Бакри М. М., Браун Д. Дж., Бутчер Дж. П. и Сазерленд А. Д. (2009). Clostridium difficile в готовых салатах, Шотландия. Emerg. Заразить. Дис. 15, 817–818. DOI: 10.3201 / eid1505.081186
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Барбут Ф., Корнели О. А., Фицпатрик Ф., Куиджпер Э. Дж., Надь Э., Рупник М. и др. (2013). Инфекция Clostridium difficile в Европе: Отчет CDI в Европе. Доступно по адресу: http://www.multivu.com/assets/60637/documents/60637-CDI-HCP-Report-original.pdf [по состоянию на 5 марта 2018 г.].
Google Scholar
Бартлетт, Дж. Г. (2006). Описательный обзор: новая эпидемия кишечного заболевания, ассоциированного с Clostridium difficile, . Ann. Междунар. Med. 145, 758–764. DOI: 10.7326 / 0003-4819-145-10-200611210-00008
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Бартлетт, Дж. Г., Чанг, Т. У., и Ондердонк, А. Б. (1978). Сравнение пяти схем лечения экспериментального клиндамицин-ассоциированного колита. Дж.Заразить. Дис. 138, 81–86. DOI: 10.1093 / infdis / 138.1.81
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Бартлетт, Дж. Г., Ондердонк, А. Б., Сиснерос, Р. Л., и Каспер, Д. Л. (1977). Колит, связанный с клиндамицином, вызванный токсин-продуцирующими видами Clostridium у хомяков. J. Infect. Дис. 136, 701–705. DOI: 10.1093 / infdis / 136.5.701
CrossRef Полный текст | Google Scholar
Бартолони А., Мантелла А., Гольдштейн Б. П., Dei, R., Benedetti, M., Sbaragli, S., et al. (2004). Активность низина in vitro против клинических изолятов Clostridium difficile . J. Chemother. 16, 119–121. DOI: 10.1179 / joc.2004.16.2.119
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Бауэр, М. П., Фарид, А., Баккер, М., Хук, Р. А. С., Куиджпер, Э. Дж., И ван Диссел, Дж. Т. (2014). Пациенты с муковисцидозом имеют высокий уровень носительства нетоксигенного Clostridium difficile . Clin. Microbiol. Заразить. 20, O446 – O449. DOI: 10.1111 / 1469-0691.12439
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Бауэр, М. П., Нотерманс, Д. У., ван Бентем, Б. Х. Б., Брейзер, Дж. С., Уилкокс, М. Х., Рупник, М. и др. (2011). Инфекция Clostridium difficile в Европе: исследование на базе больниц. Ланцет 377, 63–73. DOI: 10.1016 / S0140-6736 (10) 61266-4
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Бавиши, К., и Дюпон, Х. Л. (2011). Систематический обзор: использование ингибиторов протонной помпы и повышенная восприимчивость к кишечной инфекции. Алимент. Pharmacol. Ther. 34, 1269–1281. DOI: 10.1111 / j.1365-2036.2011.04874.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Болтон, Р. П., Тейт, С. К., Уважаемый, П. Р. и Лозовски, М. С. (1984). Бессимптомная неонатальная колонизация Clostridium difficile . Arch. Дис. Ребенок. 59, 466–472. DOI: 10.1136 / adc.59.5.466
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Борриелло, С. П., Хонор, П., Тернер, Т., и Барклай, Ф. (1983). Домашние животные как потенциальный резервуар инфекции Clostridium difficile . J. Clin. Патол. 36, 84–87. DOI: 10.1136 / jcp.36.1.84
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Брауэр, М. С. М., Робертс, А. П., Хусейн, Х., Уильямс, Р. Дж., Аллан, Э. и Маллани, П.(2013). Горизонтальный перенос генов превращает нетоксигенные штаммы Clostridium difficile в продуценты токсинов. Nat. Commun. 4: 2601. DOI: 10.1038 / ncomms3601
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Buffie, C.G., Bucci, V., Stein, R.R., McKenney, P.T., Ling, L., Gobourne, A., et al. (2015). Прецизионное восстановление микробиома восстанавливает опосредованную желчной кислотой устойчивость к Clostridium difficile . Природа 517, 205–208.DOI: 10.1038 / природа13828
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Buffie, C.G., Jarchum, I., Equinda, M., Lipuma, L., Gobourne, A., Viale, A., et al. (2012). Глубокие изменения кишечной микробиоты после однократного приема клиндамицина приводят к устойчивой восприимчивости к колиту, индуцированному Clostridium difficile , . Заражение. Иммун. 80, 62–73. DOI: 10.1128 / IAI.05496-11
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Кэмпбелл, Р.Р., Бир, Д., Уилкок, Г. К., и Браун, Э. М. (1988). Clostridium difficile у пожилых пациентов с острой и длительной госпитализацией. Возраст Старение 17, 333–336. DOI: 10.1093 / старение / 17.5.333
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Кэрролл, К. К., Бартлетт, Дж. Г. (2011). Биология Clostridium difficile : значение для эпидемиологии и диагностики. Annu. Rev. Microbiol. 65, 501–521. DOI: 10.1146 / annurev-micro-0
-102824
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Чанг, Дж.Ю., Антонопулос, Д. А., Калра, А., Тонелли, А., Халифе, В. Т., Шмидт, Т. М. и др. (2008). Снижение разнообразия фекального микробиома при рецидивирующей диарее, вызванной Clostridium difficile . J. Infect. Дис. 197, 435–438. DOI: 10.1086 / 525047
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Чен, X., Катчар, К., Голдсмит, Дж. Д., Нантакумар, Н., Чекнис, А., Гердинг, Д. Н., и др. (2008). Мышиная модель заболевания, ассоциированного с Clostridium difficile, . Гастроэнтерология 135, 1984–1992. DOI: 10.1053 / j.gastro.2008.09.002
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ченг, С. Х., Лу, Дж. Дж., Янг, Т. Г., Пернг, К. Л., и Чи, В. М. (1997). Clostridium difficile –ассоциированные заболевания: сравнение симптоматической инфекции и носительства на основе факторов риска, продукции токсинов и результатов генотипирования. Clin. Заразить. Дис. 25, 157–158. DOI: 10.1086 / 516891
CrossRef Полный текст | Google Scholar
Clooten, J., Крут, С., Арройо, Л., и Виз, Дж. С. (2008). Факторы распространенности и риска колонизации Clostridium difficile собак и кошек, госпитализированных в отделение интенсивной терапии. Вет. Microbiol. 129, 209–214. DOI: 10.1016 / j.vetmic.2007.11.013
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Коэн, С. Х., Гердинг, Д. Н., Джонсон, С., Келли, К. П., Лоо, В. Г., Макдональд, Л. К. и др. (2010). Руководство по клинической практике для инфекции Clostridium difficile у взрослых: обновление 2010 г., подготовленное обществом эпидемиологии здравоохранения Америки (SHEA) и Обществом инфекционных болезней Америки (IDSA). Заражение. Control Hosp. Эпидемиол. 31, 431–455. DOI: 10.1086 / 651706
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Корнели, О. А., Крук, Д. В., Эспозито, Р., Пуарье, А., Сомеро, М. С., Вайс, К. и др. (2012). Сравнение фидаксомицина с ванкомицином при инфицировании Clostridium difficile в Европе, Канаде и США: двойное слепое рандомизированное контролируемое исследование не меньшей эффективности. Ланцетная инфекция. Дис. 12, 281–289. DOI: 10.1016 / S1473-3099 (11) 70374-7
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Карри, С.Р., Марш, Дж. У., Муто, К. А., О’Лири, М. М., Паскул, А. В., и Харрисон, Л. Х. (2007). Генотипы tcdC, связанные с тяжелым усечением TcdC в эпидемическом клоне и других штаммах Clostridium difficile . J. Clin. Microbiol. 45, 215–221. DOI: 10.1128 / JCM.01599-06
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Карри, С. Р., Муто, К. А., Шлакман, Дж. Л., Паскул, А. В., Шатт, К. А., Марш, Дж. У. и др. (2013). Использование мультилокусного вариабельного числа тандемных повторов для анализа генотипирования для определения роли бессимптомных носителей в передаче Clostridium difficile . Clin. Заразить. Дис. 57, 1094–1102. DOI: 10.1093 / cid / cit475
PubMed Аннотация | CrossRef Полный текст | Google Scholar
De Filippo, C., Cavalieri, D., Di Paola, M., Ramazzotti, M., Poullet, J. B., Massart, S., et al. (2010). Влияние диеты на формирование микробиоты кишечника выявлено в сравнительном исследовании у детей из Европы и сельских районов Африки. Proc. Natl. Акад. Sci. США 107, 14691–14696. DOI: 10.1073 / pnas.1005963107
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Дебаст, С.Б., Бауэр, М. П., и Куиджпер, Э. Дж. (2014). Европейское общество клинической микробиологии и инфекционных заболеваний: обновление руководства по лечению инфекции, вызванной Clostridium difficile . Clin. Microbiol. Заразить. 20 (Дополнение 2), 1–26. DOI: 10.1111 / 1469-0691.12418
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Deshpande, A., Pant, C., Pasupuleti, V., Rolston, D. D. K., Jain, A., Deshpande, N., et al. (2012). Связь между терапией ингибиторами протонной помпы и инфекцией Clostridium difficile в метаанализе. Clin. Гастроэнтерол. Гепатол. 10, 225–233. DOI: 10.1016 / j.cgh.2011.09.030
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Детлефсен, Л., Хусе, С., Согин, М. Л., и Релман, Д. А. (2008). Всестороннее воздействие антибиотика на микробиоту кишечника человека, что выявлено глубоким секвенированием 16S рРНК. PLoS Biol. 6: e280. DOI: 10.1371 / journal.pbio.0060280
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Детлефсен, Л., и Релман, Д. А. (2011). Неполное восстановление и индивидуальные ответы микробиоты дистального отдела кишечника человека на повторяющееся воздействие антибиотиков. Proc. Natl. Акад. Sci. США 108 (Приложение 1), 4554–4561. DOI: 10.1073 / pnas.1000087107
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Dial, S., Alrasadi, K., Manoukian, C., Huang, A., and Menzies, D. (2004). Риск Clostridium difficile диареи среди стационарных пациентов, которым назначены ингибиторы протонной помпы: когортные исследования и исследования случай-контроль. CMAJ 171, 33–38. DOI: 10.1503 / cmaj.1040876
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Домингес-Белло, М. Г., Костелло, Э. К., Контрерас, М., Магрис, М., Идальго, Г., Фирер, Н. и др. (2010). Способ доставки формирует приобретение и структуру исходной микробиоты в различных средах обитания новорожденных. Proc. Natl. Акад. Sci. США 107, 11971–11975. DOI: 10.1073 / pnas.1002601107
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Дюпюи, Б., Говинд, Р., Антунес, А., и Матамурос, С. (2008). Синтез токсина Clostridium difficile отрицательно регулируется TcdC. J. Med. Microbiol. 57, 685–689. DOI: 10.1099 / jmm.0.47775-0
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Эглоу, Р., Поулакис, К., Ицковиц, С., Израиль, Э. Дж., О’Кин, К. Дж., Гонг, Д., и др. (1992). Пониженная чувствительность Clostridium difficile к токсину А в подвздошной кишке новорожденного кролика связана со снижением рецептора токсина А. J. Clin. Вкладывать деньги. 90, 822–829. DOI: 10.1172 / JCI115957
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Эйр, Д. У., Гриффитс, Д., Воган, А., Голубчик, Т., Ачарья, М., О’Коннор, Л. и др. (2013). Бессимптомная колонизация Clostridium difficile и дальнейшая передача. PLoS One 8: e78445. DOI: 10.1371 / journal.pone.0078445
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Фекети Р., Шах А.Б. (1993). Диагностика и лечение колита Clostridium difficile . JAMA 269, 71–75. DOI: 10.1001 / jama.1993.03500010081036
CrossRef Полный текст | Google Scholar
Фуруя-Канамори, Л., Маркиз, Дж., Якоб, Л., Райли, Т. В., Патерсон, Д. Л., Фостер, Н. Ф. и др. (2015). Бессимптомная колонизация Clostridium difficile : эпидемиология и клинические последствия. BMC Infect. Дис. 15: 516. DOI: 10.1186 / s12879-015-1258-4
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Гао, Л., Мейдмент И., Мэтьюз Ф. Э., Робинсон Л. и Брейн К. (2018). Изменение приема лекарств пожилыми людьми (65+) в Англии за 20 лет: результаты CFAS I и CFAS II. Возраст Старение 47, 220–225. DOI: 10.1093 / старение / afx158
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Гарибальди, Р. А., и Медсестра, Б. А. (1986). Инфекции у пожилых людей. Am. J. Med. 81, 53–58. DOI: 10.1016 / 0002-9343 (86) -0
CrossRef Полный текст | Google Scholar
Гердинг, Д.Н., Джонсон, С., Петерсон, Л. Р., Маллиган, М. Е., и Сильва, Дж. (1995). Clostridium difficile -ассоциированные диарея и колит. Заражение. Control Hosp. Эпидемиол. 16, 459–477. DOI: 10.2307 / 30141083
CrossRef Полный текст | Google Scholar
Гердинг, Д. Н., Джонсон, С., Рупник, М., и Акторис, К. (2014). Clostridium difficile CDT бинарного токсина: механизм, эпидемиология и потенциальное клиническое значение. Кишечные микробы 5, 15–27.DOI: 10.4161 / gmic.26854
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Гердинг, Д. Н., Мейер, Т., Ли, К., Коэн, С. Х., Мурти, У. К., Пуарье, А. и др. (2015). Введение спор нетоксигенного штамма M3 Clostridium difficile для предотвращения рецидивирующей инфекции C. difficile : рандомизированное клиническое испытание. JAMA 313, 1719–1727. DOI: 10.1001 / jama.2015.3725
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Гердинг, Д.Н., Муто К. А. и Оуэнс Р. К. (2008). Меры по контролю и профилактике инфекции Clostridium difficile . Clin. Заразить. Дис. 46 (Дополнение 1), S43 – S49. DOI: 10.1086 / 521861
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Герич Б., Карман Р. Дж., Рупник М., Генхаймер К. В., Самбол С. П., Лайерли Д. М. и др. (2006). Большой клостридиальный токсин-отрицательный штамм Clostridium difficile , продуцирующий бинарный токсин, является энтеротоксичным, но не вызывает заболеваний у хомяков. J. Infect. Дис. 193, 1143–1150. DOI: 10.1086 / 501368
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Гиль, Дж. Л., Сорг, Дж. А., Соненшейн, А. Л. и Чжу, Дж. (2010). Метаболизм солей желчных кислот у мышей влияет на прорастание спор Clostridium difficile . PLoS One 5: e8740. DOI: 10.1371 / journal.pone.0008740
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Гил, Ф., Лагос-Морага, С., Кальдерон-Ромеро, П., Писарро-Гуахардо, М., и Паредес-Сабха, Д. (2017). Обновления по биологии спор Clostridium difficile . Анаэроб 45, 3–9. DOI: 10.1016 / j.anaerobe.2017.02.018
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Герреро, Д. М., Беккер, Дж. К., Экштейн, Э. К., Кундрапу, С., Дешпанде, А., Сетхи, А. К. и др. (2013). Бессимптомное носительство токсигенного Clostridium difficile госпитализированными пациентами. J. Hosp. Заразить. 85, 155–158.DOI: 10.1016 / j.jhin.2013.07.002
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Hagel, S., Epple, H.-J., Feurle, G.E., Kern, W.V., Lynen Jansen, P., Malfertheiner, P., et al. (2015). S2k-Leitlinie Gastrointestinale Infektionen und Morbus Whipple. З. Гастроэнтерол. 53, 418–459. DOI: 10.1055 / с-0034-1399337
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Холл, И. К., и О’Тул Э. (1935). Кишечная флора новорожденных: с описанием нового патогенного анаэроба, Bacillus difficilis . Am. J. Dis. Ребенок. 2, 390–402. DOI: 10.1001 / archpedi.1935.01970020105010
CrossRef Полный текст | Google Scholar
Гамильтон, М. Дж., Вайнгарден, А. Р., Унно, Т., Хоруц, А., и Садовски, М. Дж. (2013). Высокопроизводительный анализ последовательности ДНК показывает стабильное приживление кишечной микробиоты после трансплантации ранее замороженных фекальных бактерий. Кишечные микробы 4, 125–135. DOI: 10.4161 / gmic.23571
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ад, М., Sickau, K., Chmelizek, G., Kern, J.M., Maass, M., Huhulescu, S., et al. (2012). Отсутствие Clostridium difficile у бессимптомного персонала больниц. Am. J. Infect. Контроль 40, 1023–1024. DOI: 10.1016 / j.ajic.2012.01.018
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Генрих Т. Дж., Краковер Д., Биттон А. и Йокоэ Д. С. (2009). Клинические факторы риска тяжелого заболевания, ассоциированного с Clostridium difficile, . Emerg. Заразить.Дис. 15, 415–422. DOI: 10.3201 / eid1503.080312
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Хопкинс, М. Дж., Шарп, Р., и Макфарлейн, Г. Т. (2001). Возрастные и связанные с заболеванием изменения в популяциях кишечных бактерий, оцененные по культуре клеток, содержанию 16S рРНК и профилям жирных кислот в клетках сообщества. Кишечник 48, 198–205. DOI: 10.1136 / gut.48.2.198
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Хауертон, А., Рамирес, Н., Абель-Сантос, Э. (2011). Картирование взаимодействий между проростками и спорами Clostridium difficile . J. Bacteriol. 193, 274–282. DOI: 10.1128 / JB.00980-10
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Хурре, А., Каллиомаки, М., Раутава, С., Ринне, М., Салминен, С., и Исолаури, Э. (2008). Способ доставки — воздействие на микробиоту кишечника и гуморальный иммунитет. Неонатология 93, 236–240. DOI: 10.1159 / 000111102
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Исида, Ю., Маэгава, Т., Кондо, Т., Кимура, А., Ивакура, Ю., Накамура, С., и др. (2004). Существенное участие IFN-гамма в энтерите, индуцированном токсином A. Clostridium difficile . J. Immunol. 172, 3018–3025. DOI: 10.4049 / jimmunol.172.5.3018
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Якобссон, Х. Э., Джернберг, К., Андерссон, А. Ф., Шёлунд-Карлссон, М., Янссон, Дж. К., и Энгстранд, Л. (2010). Кратковременное лечение антибиотиками оказывает различное долгосрочное воздействие на микробиом горла и кишечника человека. PLoS One 5: e9836. DOI: 10.1371 / journal.pone.0009836
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Джанги, С., Ламонт, Дж. Т. (2010). Бессимптомная колонизация Clostridium difficile у младенцев: последствия для болезни в более позднем возрасте. J. Pediatr. Гастроэнтерол. Nutr. 51, 2–7. DOI: 10.1097 / MPG.0b013e3181d29767
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Джамп, Р. Л. П., Пульц, М.Дж. И Донски К. Дж. (2007). Вегетативный Clostridium difficile выживает в комнатном воздухе на влажных поверхностях и в содержимом желудка с пониженной кислотностью: потенциальный механизм, объясняющий связь между ингибиторами протонной помпы и C. difficile -ассоциированной диареей? Антимикробный. Агенты Chemother. 51, 2883–2887. DOI: 10.1128 / AAC.01443-06
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Каллен, А.Дж., Томпсон, А., Ристайно, П., Chapman, L., Nicholson, A., Sim, B.-T., et al. (2009). Полное ограничение использования фторхинолонов для борьбы со вспышкой инфекции, вызванной Clostridium difficile , в общественной больнице. Заражение. Control Hosp. Эпидемиол. 30, 264–272. DOI: 10.1086 / 595694
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Кассам, З., Ли, К. Х., Юань, Ю. и Хант, Р. Х. (2013). Трансплантация фекальной микробиоты для инфекции Clostridium difficile : систематический обзор и метаанализ. Am. J. Gastroenterol. 108, 500–508. DOI: 10.1038 / ajg.2013.59
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Като Х., Кита Х., Карасава Т., Маэгава Т., Койно Ю., Такакува Х. и др. (2001). Колонизация и передача Clostridium difficile у здоровых людей, исследованных с помощью риботипирования ПЦР и гель-электрофореза в импульсном поле. J. Med. Microbiol. 50, 720–727. DOI: 10.1099 / 0022-1317-50-8-720
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Кил, К., Brazier, J. S., Post, K. W., Weese, S., and Songer, J. G. (2007). Распространенность риботипов ПЦР среди изолятов Clostridium difficile от свиней, телят и других видов. J. Clin. Microbiol. 45, 1963–1964. DOI: 10.1128 / JCM.00224-07
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Келли, К. П. (1996). Иммунный ответ на инфекцию Clostridium difficile . Eur. J. Gastroenterol. Гепатол. 8, 1048–1053. DOI: 10.1097 / 00042737-199611000-00004
CrossRef Полный текст | Google Scholar
Келли, К.П., и ЛаМонт, Дж. Т. (1998). Clostridium difficile инфекция. Annu. Rev. Med. 49, 375–390. DOI: 10.1146 / annurev.med.49.1.375
CrossRef Полный текст | Google Scholar
Ханафер, Н., Ванхемс, П., Барбут, Ф., и Люксембург, К. (2017). Факторы, связанные с инфекцией Clostridium difficile : вложенное исследование случай-контроль в трехлетней проспективной когорте. Анаэроб 44, 117–123. DOI: 10.1016 / j.anaerobe.2017.03.003
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ханна, С., Baddour, L.M., Huskins, W.C., Kammer, P.P., Faubion, W.A., Zinsmeister, A.R. и др. (2013). Эпидемиология инфекции Clostridium difficile у детей: популяционное исследование. Clin. Заразить. Дис. 56, 1401–1406. DOI: 10.1093 / cid / cit075
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Кханна, С., Парди, Д. С., Келли, К. Р., Крафт, К. С., Дере, Т., Хенн, М. Р. и др. (2016). Новый терапевтический микробиом увеличивает разнообразие кишечных микробов и предотвращает повторную инфекцию Clostridium difficile . J. Infect. Дис. 214, 173–181. DOI: 10.1093 / infdis / jiv766
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ким Дж. Х., Той Д. и Мудер Р. Р. (2011). Clostridium difficile Инфекция в учреждении длительного ухода: заболевание, связанное с больницей, по сравнению с заболеванием, связанным с длительным уходом. Заражение. Control Hosp. Эпидемиол. 32, 656–660. DOI: 10.1086 / 660767
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Кобаяши, Т.(1983). Исследования Clostridium difficile и антимикробной диареи или колита. Jpn. J. Antibiot. 36, 464–476.
Google Scholar
Komatsu, M., Kato, H., Aihara, M., Shimakawa, K., Iwasaki, M., Nagasaka, Y., et al. (2003). Высокая частота диареи, связанной с приемом антибиотиков, из-за отрицательного по токсину А, положительного по токсину В Clostridium difficile в больнице в Японии и факторов риска инфицирования. Eur. J. Clin. Microbiol.Заразить. Дис. 22, 525–529. DOI: 10.1007 / s10096-003-0992-5
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Kong, L.Y., Dendukuri, N., Schiller, I., Bourgault, A.-M., Brassard, P., Poirier, L., et al. (2015). Предикторы бессимптомной колонизации Clostridium difficile при поступлении в больницу. Am. J. Infect. Контроль 43, 248–253. DOI: 10.1016 / j.ajic.2014.11.024
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Куйпер, Э.J., Coignard, B., and Tüll, P. (2006). Появление болезни, ассоциированной с Clostridium difficile, в Северной Америке и Европе. Clin. Microbiol. Заразить. 12 (Дополнение 6), 2–18. DOI: 10.1111 / j.1469-0691.2006.01580.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Кайн, Л., Варни, М., Камар, А., и Келли, К. П. (2000). Бессимптомное носительство Clostridium difficile и сывороточные уровни антител IgG к токсину A. N. Engl.J. Med. 342, 390–397. DOI: 10.1056 / NEJM200002103420604
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Кайн, Л., Варни, М., Камар, А., и Келли, К. П. (2001). Связь между ответом антител на токсин А и защитой от рецидивирующей диареи Clostridium difficile . Ланцет 357, 189–193. DOI: 10.1016 / S0140-6736 (00) 03592-3
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ларсон, Х. Э., Барклай, Ф.Э., Хонор П. и Хилл И. Д. (1982). Эпидемиология Clostridium difficile у младенцев. J. Infect. Дис. 146, 727–733. DOI: 10.1093 / infdis / 146.6.727
CrossRef Полный текст | Google Scholar
Лоули Т. Д., Клэр С., Уокер А. В., Старес М. Д., Коннор Т. Р., Райзен К. и др. (2012). Целенаправленное восстановление кишечной микробиоты с помощью простой, определенной бактериотерапии решает рецидив болезни Clostridium difficile у мышей. PLoS Pathog. 8: e1002995. DOI: 10.1371 / journal.ppat.1002995
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Лика, С., Аронхальт, К. К., Слоан, Л. М., Патель, Р., и Оренштейн, Р. (2013). Бессимптомная Колонизация Clostridium difficile в больнице третичного уровня: частота госпитализаций и факторы риска. Am. J. Infect. Контроль 41, 390–393. DOI: 10.1016 / j.ajic.2012.09.023
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Лесса, Ф.К., Уинстон, Л. Г., и Макдональд, Л. К. (2015). Бремя инфекции Clostridium difficile в США. N. Engl. J. Med. 372, 2369–2370. DOI: 10.1056 / NEJMc1505190
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Лей, Р. Э., Петерсон, Д. А., и Гордон, Дж. И. (2006). Экологические и эволюционные силы, формирующие микробное разнообразие в кишечнике человека. Cell 124, 837–848. DOI: 10.1016 / j.cell.2006.02.017
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ло Веккьо, А., и Закур, Г. М. (2012). Инфекция Clostridium difficile : обновленная информация об эпидемиологии, факторах риска и вариантах лечения. Curr. Opin. Гастроэнтерол. 28, 1–9. DOI: 10.1097 / MOG.0b013e32834bc9a9
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Longtin, Y., Paquet-Bolduc, B., Gilca, R., Garenc, C., Fortin, E., Longtin, J., et al. (2016). Влияние обнаружения и изоляции носителей Clostridium difficile при госпитализации на частоту C.difficile : квазиэкспериментальное контролируемое исследование. JAMA Intern. Med. 176, 796–804. DOI: 10.1001 / jamainternmed.2016.0177
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Лу, В. Г., Бурго, А.-М., Пуарье, Л., Ламот, Ф., Мишо, С., Тюрджон, Н. и др. (2011). Факторы хозяина и патогена для инфекции и колонизации Clostridium difficile . N. Engl. J. Med. 365, 1693–1703. DOI: 10.1056 / NEJMoa1012413
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Лоо, В.Г., Пуарье, Л., Миллер, М. А., Огтон, М., Либман, М. Д., Мишо, С. и др. (2005). Преимущественно клональная мультиинституциональная вспышка Clostridium difficile -ассоциированной диареи с высокой заболеваемостью и смертностью. N. Engl. J. Med. 353, 2442–2449. DOI: 10.1056 / NEJMoa051639
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Луи, Т. Дж., Миллер, М. А., Муллейн, К. М., Вайс, К., Лентнек, А., Голан, Ю. и др. (2011). Фидаксомицин против ванкомицина при инфекции, вызванной Clostridium difficile . N. Engl. J. Med. 364, 422–431. DOI: 10.1056 / NEJMoa0
2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Лайерли Д. М., Саум К. Э., Макдональд Д. К. и Уилкинс Т. Д. (1985). Влияние токсинов Clostridium difficile , вводимых животным внутрижелудочно. Заражение. Иммун. 47, 349–352.
PubMed Аннотация | Google Scholar
Лирас, Д., О’Коннор, Дж. Р., Ховарт, П. М., Самбол, С. П., Картер, Г. П., Фумонна, Т., и другие. (2009). Токсин B необходим для вирулентности Clostridium difficile . Nature 458, 1176–1179. DOI: 10.1038 / nature07822
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Manges, A. R., Labbe, A., Loo, V. G., Atherton, J. K., Behr, M. A., Masson, L., et al. (2010). Сравнительное метагеномное исследование изменений кишечной микробиоты и риска нозокомиального Clostridium difficile -ассоциированного заболевания. J. Infect.Дис. 202, 1877–1884. DOI: 10.1086 / 657319
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Marciniak, C., Chen, D., Stein, A.C., и Semik, P.E. (2006). Распространенность колонизации Clostridium difficile при поступлении на реабилитацию. Arch. Phys. Med. Rehabil. 87, 1086–1090. DOI: 10.1016 / j.apmr.2006.03.020
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Мариат Д., Фирмессе О., Левенес Ф., Гимарайнш В., Сокол, Х., Доре, Дж. И др. (2009). Соотношение Firmicutes / Bacteroidetes в микробиоте человека меняется с возрастом. BMC Microbiol. 9: 123. DOI: 10.1186 / 1471-2180-9-123
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Matamoros, S., Gras-Leguen, C., Le Vacon, F., Potel, G., and de La Cochetiere, M.-F. (2013). Развитие кишечной микробиоты у младенцев и его влияние на здоровье. Trends Microbiol. 21, 167–173. DOI: 10.1016 / j.tim.2012.12.001
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Maziade, P.-J., Pereira, P., and Goldstein, E.JC (2015). Десятилетний опыт первичной профилактики инфекции Clostridium difficile в условиях местной больницы с использованием комбинации пробиотиков Lactobacillus acidophilus CL1285, Lactobacillus casei LBC80R и Lactobacillus rhamnosus CLR2 (Bio-K +). Clin. Заразить. Дис. 60 (Приложение 2), S144 – S147.DOI: 10.1093 / cid / civ178
PubMed Аннотация | CrossRef Полный текст | Google Scholar
McCusker, M.E., Harris, A.D., Perencevich, E., and Roghmann, M.-C. (2003). Использование фторхинолонов и диарея, вызванная Clostridium difficile, . Emerg. Заразить. Дис. 9, 730–733. DOI: 10.3201 / eid0906.020385
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Макдональд, Л. К., Оуингс, М., и Джерниган, Д. Б. (2006). Clostridium difficile инфекция у пациентов, выписанных из больниц краткосрочного пребывания в США, 1996-2003 гг. Emerg. Заразить. Дис. 12, 409–415. DOI: 10.3201 / eid1205.051064
PubMed Аннотация | CrossRef Полный текст | Google Scholar
МакФарланд, Л. В., Бенеда, Х. У., Кларридж, Дж. Э. и Рауджи, Г. Дж. (2007a). Последствия изменения лица болезни Clostridium difficile для практикующих врачей. Am. J. Infect. Контроль 35, 237–253. DOI: 10.1016 / j.ajic.2006.06.004
PubMed Аннотация | CrossRef Полный текст | Google Scholar
МакФарланд, Л.В., Кларридж, Дж. Э., Бенеда, Х. У. и Рауги, Г. Дж. (2007b). Использование фторхинолонов и факторы риска Clostridium difficile -ассоциированного заболевания в системе здравоохранения Администрации ветеранов. Clin. Заразить. Дис. 45, 1141–1151. DOI: 10.1086 / 522187
PubMed Аннотация | CrossRef Полный текст | Google Scholar
МакФарланд, Л. В., Элмер, Г. В., Стамм, В. Е., и Маллиган, М. Е. (1991). Корреляция типа иммуноблоттинга, продукции энтеротоксина и продукции цитотоксина с клиническими проявлениями инфекции Clostridium difficile в когорте госпитализированных пациентов. Заражение. Иммун. 59, 2456–2462.
PubMed Аннотация | Google Scholar
МакФарланд, Л. В., Маллиган, М. Э., Квок, Р. Ю., и Штамм, В. Е. (1989). Нозокомиальное заражение Clostridium difficile . N. Engl. J. Med. 320, 204–210. DOI: 10.1056 / NEJM198
3200402
PubMed Аннотация | CrossRef Полный текст | Google Scholar
МакФарланд, Л. В., Озен, М., Динлейчи, Э. К., и Го, С. (2016). Сравнение антибиотик-ассоциированной диареи у детей и взрослых и инфекций, вызванных Clostridium difficile . World J. Gastroenterol. 22, 3078–3104. DOI: 10.3748 / wjg.v22.i11.3078
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Мерриган М. М., Самбол С. П., Джонсон С. и Гердинг Д. Н. (2003). Профилактика смертельного заболевания, связанного с Clostridium difficile , при непрерывном введении клиндамицина хомякам. J. Infect. Дис. 188, 1922–1927. DOI: 10.1086 / 379836
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Мерриган, М.М., Самбол С. П., Джонсон С. и Гердинг Д. Н. (2009). Новый подход к лечению инфекции Clostridium difficile : колонизация нетоксигенным C. difficile во время ежедневного введения ампициллина или цефтриаксона. Внутр. J. Antimicrob. Агенты 33 (Дополнение 1), S46 – S50. DOI: 10.1016 / S0924-8579 (09) 70017-2
CrossRef Полный текст | Google Scholar
Мейер, Г. К. А., Нитц, А., Брандес, Г., Цикас, Д., Баттерфилд, Дж. Х., Джаст, И., и другие. (2007). Clostridium difficile токсины A и B непосредственно стимулируют тучные клетки человека. Заражение. Иммун. 75, 3868–3876. DOI: 10.1128 / IAI.00195-07
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Миллер М., Гравел Д., Малви М., Тейлор Г., Бойд Д., Симор А. и др. (2010). Инфекция Clostridium difficile , связанная с оказанием медицинской помощи, в Канаде: возраст пациента и тип инфекционного штамма в высокой степени позволяют прогнозировать тяжелый исход и смертность. Clin. Заразить. Дис. 50, 194–201. DOI: 10.1086 / 649213
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Мур П., Кайн Л., Мартин А. и Соломон К. (2013). Эффективность прорастания клинических спор Clostridium difficile и корреляция с риботипом, тяжестью заболевания и неудачей терапии. J. Med. Microbiol. 62, 1405–1413. DOI: 10.1099 / jmm.0.056614-0
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Моррис, Дж.Г., Джарвис, В. Р., Нуньес-Монтиель, О. Л., Таунс, М. Л., Томпсон, Ф. С., Доуэлл, В. Р. и др. (1984). Clostridium difficile. Колонизация и продукция токсинов в когорте пациентов со злокачественными гематологическими нарушениями. Arch. Междунар. Med. 144, 967–969. DOI: 10.1001 / archinte.1984.00350170109020
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Муэгге, Б. Д., Кучински, Дж., Найтс, Д., Клементе, Дж. К., Гонсалес, А., Фонтана, Л. и др.(2011). Диета способствует сближению функций микробиома кишечника в филогенезе млекопитающих и в организме человека. Наука 332, 970–974. DOI: 10.1126 / science.1198719
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Муто, К. А., Покрывка, М., Шатт, К., Мендельсон, А. Б., Нури, К., Поузи, К. и др. (2005). Крупная вспышка болезни, ассоциированной с Clostridium difficile , вызванной , с неожиданной долей смертей и колэктомий в клинической больнице после увеличения использования фторхинолонов. Заражение. Control Hosp. Эпидемиол. 26, 273–280. DOI: 10.1086 / 502539
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Наабер П., Лехто Э., Салминен С. и Микелсаар М. (1996). Ингибирование адгезии Clostridium difficile к клеткам Caco-2. FEMS Immunol. Med. Microbiol. 14, 205–209. DOI: 10.1111 / j.1574-695X.1996.tb00288.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Накамура, С., Микава, М., Накасио, С., Такабатаке, М., Окадо, И., Ямакава, К. и др. (1981). Выделение Clostridium difficile из фекалий и антител в сыворотках молодых и пожилых людей. Microbiol. Иммунол. 25, 345–351. DOI: 10.1111 / j.1348-0421.1981.tb00036.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Нельсон, Д. Э., Ауэрбах, С. Б., Балч, А. Л., Дежардин, Э., Бек-Саг, К., Рил, К., и др. (1994). Эпидемия Clostridium difficile -ассоциированная диарея: роль цефалоспоринов второго и третьего поколения. Заражение. Control Hosp. Эпидемиол. 15, 88–94. DOI: 10.2307 / 30145537
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Новак Л., Коган С., Гимпелевич Л., Хауэлл М., Борер А., Келли С. П. и др. (2014). Кислотоподавляющая терапия не предрасполагает к инфекции Clostridium difficile : случай потенциальной предвзятости. PLoS One 9: e110790. DOI: 10.1371 / journal.pone.0110790
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Нюлунд, К.М., Гоуди, А., Гарза, Дж. М., Фэйрбротер, Г., и Коэн, М. Б. (2011). Clostridium difficile Инфекция у госпитализированных детей в США. Arch. Педиатр. Adolesc. Med. 165, 451–457. DOI: 10.1001 / archpediatrics.2010.282
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ozaki, E., Kato, H., Kita, H., Karasawa, T., Maegawa, T., Koino, Y., et al. (2004). Clostridium difficile Колонизация у здоровых взрослых: временная колонизация и корреляция с колонизацией энтерококками. J. Med. Microbiol. 53, 167–172. DOI: 10.1099 / jmm.0.05376-0
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Пакпур С., Бханвадиа А., Чжу Р., Амарнани А., Гиббонс С. М., Гарри Т. и др. (2017). Выявление прогностических признаков рецидива инфекции Clostridium difficile до, во время и после первичного лечения антибиотиками. Микробиом 5: 148. DOI: 10.1186 / s40168-017-0368-1
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Персик, С.Л., Борриелло, С. П., Гая, Х., Барклай, Ф. Э. и Уэлч, А. Р. (1986). Бессимптомное носительство Clostridium difficile у пациентов с муковисцидозом. J. Clin. Патол. 39, 1013–1018. DOI: 10.1136 / jcp.39.9.1013
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Пепин Дж., Валикетт Л. и Коссетт Б. (2005). Смертность, связанная с внутрибольничным заболеванием, ассоциированным с Clostridium difficile , во время эпидемии, вызванной гипервирулентным штаммом в Квебеке. CMAJ 173, 1037–1042. DOI: 10.1503 / cmaj.050978
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Peterfreund, G. L., Vandivier, L. E., Sinha, R., Marozsan, A. J., Olson, W. C., Zhu, J., et al. (2012). Последовательность в микробиоме кишечника после терапии антибиотиками и антителами для Clostridium difficile . PLoS One 7: e46966. DOI: 10.1371 / journal.pone.0046966
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Прюитт, Р.Н., Лейси Д. Б. (2012). На пути к структурному пониманию Clostridium difficile токсинов A и B. Front. Клетка. Заразить. Microbiol. 2:28. DOI: 10.3389 / fcimb.2012.00028
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Rajilić-Stojanović, M., Heilig, H.G.H.J., Molenaar, D., Kajander, K., Surakka, A., Smidt, H., et al. (2009). Разработка и применение чипа кишечного тракта человека, филогенетического микрочипа: анализ универсально консервативных филотипов в многочисленной микробиоте молодых и пожилых людей. Environ. Microbiol. 11, 1736–1751. DOI: 10.1111 / j.1462-2920.2009.01900.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ри, М. К., Клейтон, Э., О’Коннор, П. М., Шанахан, Ф., Кили, Б., Росс, Р. П. и др. (2007). Антимикробная активность лактицина 3147 против клинических штаммов Clostridium difficile . J. Med. Microbiol. 56, 940–946. DOI: 10.1099 / jmm.0.47085-0
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Реа, М.К., О’Салливан, О., Шанахан, Ф., О’Тул, П. В., Стэнтон, К., Росс, Р. П. и др. (2012). Clostridium difficile Носительство у пожилых людей и связанные с ним изменения микробиоты кишечника. J. Clin. Microbiol. 50, 867–875. DOI: 10.1128 / JCM.05176-11
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ривз, А. Э., Кенигскнехт, М. Дж., Бергин, И. Л., Янг, В. Б. (2012). Подавление Clostridium difficile в желудочно-кишечном тракте стерильных мышей, инокулированных мышиным изолятом из семейства Lachnospiraceae. Заражение. Иммун. 80, 3786–3794. DOI: 10.1128 / IAI.00647-12
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ривз А. Э., Териот К. М., Бергин И. Л., Хаффнагл Г. Б., Шлосс П. Д. и Янг В. Б. (2011). Взаимодействие между динамикой микробиома и динамикой патогенов в мышиной модели инфекции Clostridium difficile на мышах. Кишечные микробы 2, 145–158. DOI: 10.4161 / gmic.2.3.16333
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Райхардт, К., Чаберни, И. Ф., Кола, А., Маттнер, Ф., Вонберг, Р. П., и Гастмайер, П. (2007). Dramatischer Anstieg von Clostridium-difficile -assoziierter Diarrhoe в Германии: Ist der neue Stamm PCR-Ribotyp 027 bereits angekommen? Dtsch. Med. Wochenschr. 132, 223–228. DOI: 10,1055 / с-2007-959314
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Риггс, М. М., Сетхи, А. К., Забарски, Т. Ф., Экштейн, Э. К., Джамп, Р. Л. П., и Донски, К. Дж. (2007).Бессимптомные носители являются потенциальным источником передачи эпидемического и неэпидемического штамма Clostridium difficile среди пациентов учреждений длительного ухода. Clin. Заразить. Дис. 45, 992–998. DOI: 10.1086 / 521854
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Рингель Ю., Махаршак Н. (2013). Микробиота кишечника и иммунная функция в патогенезе синдрома раздраженного кишечника. Am. J. Physiol. Гастроинтест. Liver Physiol. 305, G529 – G541. DOI: 10.1152 / ajpgi.00207.2012
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Робинсон, К. Дж., И Янг, В. Б. (2010). Прием антибиотиков изменяет структуру микрофлоры желудочно-кишечного тракта. Кишечные микробы 1, 279–284. DOI: 10.4161 / gmic.1.4.12614
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Родригес-Паласиос, А., Рид-Смит, Р. Дж., Штампфли, Х. Р., Дайно, Д., Янеко, Н., Эйвери, Б. П. и др. (2009). Возможная сезонность Clostridium difficile в розничной торговле мясом, Канада. Emerg. Заразить. Дис. 15, 802–805. DOI: 10.3201 / eid1505.081084
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Родригес-Паласиос, А., Стаемпфли, Х. Р., Даффилд, Т., и Виз, Дж. С. (2007). Clostridium difficile в розничном мясном фарше, Канада. Emerg. Заразить. Дис. 13, 485–487. DOI: 10.3201 / eid1303.060988
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Рольфе, Р.Д. и Сонг, В. (1995). Иммуноглобулиновые и неиммуноглобулиновые компоненты грудного молока ингибируют связывание токсина А-рецептора Clostridium difficile . J. Med. Microbiol. 42, 10–19. DOI: 10.1099 / 00222615-42-1-10
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Руссо К., Пойлан И., Понтуаль Л., де Махеро А.-К., Ле Монье А. и Коллиньон А. (2012). Clostridium difficile носительство у здоровых младенцев в обществе: потенциальный резервуар для патогенных штаммов. Clin. Заразить. Дис. 55, 1209–1215. DOI: 10.1093 / cid / cis637
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Рупник М., Уилкокс М. Х. и Гердинг Д. Н. (2009). Clostridium difficile Инфекция: новые разработки в эпидемиологии и патогенезе. Nat. Rev. Microbiol. 7, 526–536. DOI: 10.1038 / nrmicro2164
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Самбол, С. П., Мерриган, М. М., Тан, Дж.К., Джонсон, С., и Гердинг, Д. Н. (2002). Колонизация для профилактики болезни Clostridium difficile у хомяков. J. Infect. Дис. 186, 1781–1789. DOI: 10.1086 / 345676
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Самор, М. Х., ДеГиролами, П. К., Тлуко, А., Лихтенберг, Д. А., Мелвин, З. А., и Карчмер, А. В. (1994). Clostridium difficile Колонизация и диарея в больнице третичного уровня. Clin. Заразить.Дис. 18, 181–187. DOI: 10.1093 / Clinids / 18.2.181
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Саркер М. Р. и Паредес-Сабха Д. (2012). Молекулярные основы ранних стадий инфекции Clostridium difficile : прорастание и колонизация. Future Microbiol. 7, 933–943. DOI: 10.2217 / fmb.12.64
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ширмер Дж. И Акторис К. (2004). Большие клостридиальные цитотоксины: клеточная биология Rho / Ras-глюкозилирующих токсинов. Biochim. Биофиз. Acta 1673, 66–74. DOI: 10.1016 / j.bbagen.2004.03.014
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Шульц К., ван ден Берг Ф. М., Кейт Ф. У., тен Титгат Г. Н. и Данкерт Дж. (1999). Слой слизи кишечника пациентов с воспалительным заболеванием кишечника содержит большое количество бактерий по сравнению с контрольной группой. Гастроэнтерология 117, 1089–1097. DOI: 10.1016 / S0016-5085 (99) 70393-8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Шварц, К.Л., Дарвиш И., Ричардсон С. Э., Малви М. Р. и Темпи Н. (2014). Тяжелый клинический исход при инфекции Clostridium difficile у детей встречается редко: ретроспективное когортное исследование. BMC Pediatr. 14:28. DOI: 10.1186 / 1471-2431-14-28
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Шен Н. Т., Мо А., Тманова Л. Л., Пино А., Анси К., Кроуфорд К. В. и др. (2017). Своевременное использование пробиотиков у госпитализированных взрослых предотвращает инфекцию Clostridium difficile : систематический обзор с мета-регрессионным анализом. Гастроэнтерология 152, 1889.e9–1900.e9. DOI: 10.1053 / j.gastro.2017.02.003
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Шим, Дж. К., Джонсон, С., Самор, М. Х., Блисс, Д. З., и Гердинг, Д. Н. (1998). Первичная бессимптомная колонизация Clostridium difficile и снижение риска последующей диареи. Ланцет 351, 633–636. DOI: 10.1016 / S0140-6736 (97) 08062-8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Симор, А.Е., Брэдли, С. Ф., Страусбо, Л. Дж., Кроссли, К., и Николле, Л. Е. (2002). Clostridium difficile в учреждениях длительного ухода за престарелыми. Заражение. Control Hosp. Эпидемиол. 23, 696–703. DOI: 10.1086 / 501997
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Сонгер, Дж. Г., Джонс, Р., Андерсон, М. А., Барбара, А. Дж., Пост, К. В., и Трин, Х. Т. (2007). Профилактика болезни, ассоциированной с Clostridium difficile свиней, , путем конкурентного исключения с нетоксигенными организмами. Вет. Microbiol. 124, 358–361. DOI: 10.1016 / j.vetmic.2007.04.019
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Спигалья, П. (2016). Последние достижения в понимании устойчивости к антибиотикам у инфекции, вызванной Clostridium difficile . Ther. Adv. Заразить. Дис. 3, 23–42. DOI: 10.1177 / 2049936115622891
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Старк П. Л. и Ли А. (1982). Клостридии выделяют из кала младенцев первого года жизни. J. Pediatr. 100, 362–365. DOI: 10.1016 / S0022-3476 (82) 80430-7
CrossRef Полный текст | Google Scholar
Стил Дж., Мукерджи Дж., Парри Н. и Ципори С. (2013). Антитело против TcdB, но не против TcdA, предотвращает развитие желудочно-кишечного и системного заболевания Clostridium difficile . J. Infect. Дис. 207, 323–330. DOI: 10.1093 / infdis / jis669
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Стивенс, В., Думяти, Г., Файн, Л. С., Фишер, С. Г., и ван Вейнгаарден, Э. (2011). Кумулятивное воздействие антибиотиков с течением времени и риск инфицирования Clostridium difficile . Clin. Заразить. Дис. 53, 42–48. DOI: 10.1093 / cid / cir301
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Салливан А., Эдлунд К. и Норд К. Э. (2001). Влияние антимикробных препаратов на экологический баланс микрофлоры человека. Ланцетная инфекция. Дис. 1, 101–114.DOI: 10.1016 / S1473-3099 (01) 00066-4
CrossRef Полный текст | Google Scholar
Таттевин П., Баффет-Батайон С., Доннио П.-Й., Ревест М. и Мишле К. (2013). Clostridium difficile инфекции: знаем ли мы реальные масштабы проблемы? Внутр. J. Antimicrob. Агенты 42 (Дополнение), S36 – S40. DOI: 10.1016 / j.ijantimicag.2013.04.009
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Тедеско, Ф. Дж., Бартон, Р. У., и Альперс, Д.Х. (1974). Клиндамицин-ассоциированный колит. Перспективное исследование. Ann. Междунар. Med. 81, 429–433. DOI: 10.7326 / 0003-4819-81-4-429
CrossRef Полный текст | Google Scholar
Тервеер, Э. М., Кробах, М. Дж. Т., Сандерс, И. М. Дж. Г., Вос, М. К., Вердуин, К. М., и Куиджпер, Э. Дж. (2017). Обнаружение Clostridium difficile в кале бессимптомных пациентов, поступивших в больницу. J. Clin. Microbiol. 55, 403–411. DOI: 10.1128 / JCM.01858-16
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Териот, К.М., Кенигскнехт, М. Дж., Карлсон, П. Э., Хаттон, Г. Э., Нельсон, А. М., Ли, Б. и др. (2014). Вызванные антибиотиками сдвиги в микробиоме и метаболоме кишечника мыши увеличивают восприимчивость к инфекции, вызванной Clostridium difficile . Nat. Commun. 5: 3114. DOI: 10.1038 / ncomms4114
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Томпсон, К. М., Гиллиган, П. Х., Фишер, М. С. и Лонг, С. С. (1983). Clostridium difficile цитотоксин в педиатрической популяции. Am. J. Dis. Ребенок. 137, 271–274. DOI: 10.1001 / archpedi.1983.021402
015
CrossRef Полный текст | Google Scholar
Трзаско, А., Лидс, Дж. А., Престгаард, Дж., Ламарш, М. Дж., И МакКенни, Д. (2012). Эффективность LFF571 на модели хомяка инфекции Clostridium difficile . Антимикробный. Агенты Chemother. 56, 4459–4462. DOI: 10.1128 / AAC.06355-11
PubMed Аннотация | CrossRef Полный текст | Google Scholar
ван Дорп, С.М., Смайлович, Э., Кнетч, К. В., Нотерманс, Д. В., Де Грифф, С. К., и Куиджпер, Э. Дж. (2017). Клиническая и микробиологическая характеристика инфекции Clostridium difficile среди госпитализированных детей в Нидерландах. Clin. Заразить. Дис. 64, 192–198. DOI: 10.1093 / cid / ciw699
PubMed Аннотация | CrossRef Полный текст | Google Scholar
van Nood, E., Vrieze, A., Nieuwdorp, M., Fuentes, S., Zoetendal, E.G., and de Vos, W. M., et al. (2013). Дуоденальная инфузия донорских фекалий при рецидиве Clostridium difficile . N. Engl. J. Med. 368, 407–415. DOI: 10.1056 / NEJMoa1205037
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Вардакас, К. З., Полизос, К. А., Патуни, К., Рафаилидис, П. И., Самонис, Г., и Фалагас, М. Е. (2012). Неэффективность лечения и рецидив инфекции Clostridium difficile после лечения ванкомицином или метронидазолом: систематический обзор доказательств. Внутр. J. Antimicrob. Агенты 40, 1–8. DOI: 10.1016 / j.ijantimicag.2012.01.004
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Верная М., Макадам Дж. И Хэмптон М. Д. (2017). Эффективность пробиотиков в снижении заболеваемости Clostridium difficile -ассоциированной диареей у пожилых пациентов: систематический обзор. Система баз данных JBI. Ред. Орудие. Rep. 15, 140–164. DOI: 10.11124 / JBISRIR-2016-003234
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Винсент, К., Миллер, М.А., Эденс, Т.Дж., Мехротра, С., Дьюар, К., и Манжес, А.Р. (2016). Цветение и спад: динамика кишечной микробиоты в ответ на воздействие в больнице и Clostridium difficile колонизацию или инфекцию. Микробиом 4:12. DOI: 10.1186 / s40168-016-0156-3
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Винсент, К., Стивенс, Д. А., Лоо, В. Г., Эденс, Т. Дж., Бер, М. А., Дьюар, К. и др. (2013). Уменьшение кишечных Clostridiales предшествует развитию внутрибольничной инфекции Clostridium difficile . Микробиом 1:18. DOI: 10.1186 / 2049-2618-1-18
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Viscidi, R., Willey, S. и Bartlett, J. G. (1981). Частота выделения и токсигенный потенциал изолятов Clostridium difficile из различных популяций пациентов. Гастроэнтерология 81, 5–9.
PubMed Аннотация | Google Scholar
Вот, Д. Э., и Баллард, Дж. Д. (2005). Clostridium difficile токсины: механизм действия и роль в заболевании. Clin. Microbiol. Rev. 18, 247–263. DOI: 10.1128 / CMR.18.2.247-263.2005
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Варни М., Пепин Дж., Фанг А., Киллгор Г., Томпсон А., Брейзер Дж. И др. (2005). Производство токсина новым штаммом Clostridium difficile связано со вспышками тяжелых заболеваний в Северной Америке и Европе. Ланцет 366, 1079–1084. DOI: 10.1016 / S0140-6736 (05) 67420-X
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Велкон, К.Дж., Лонг, С. С., Томпсон, К. М., и Гиллиган, П. Х. (1985). Clostridium difficile у пациентов с муковисцидозом. Am. J. Dis. Ребенок. 139, 805–808. DOI: 10.1001 / archpedi.1985.02140100067032
CrossRef Полный текст | Google Scholar
Уилкокс, М. Х., Гердинг, Д. Н., Покстон, И. Р., Келли, К., Натан, Р., Берч, Т. и др. (2017). Безлотоксумаб для профилактики рецидива инфекции Clostridium difficile . N. Engl. J. Med. 376, 305–317.DOI: 10.1056 / NEJMoa1602615
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Уилсон, К. Х. (1983). Эффективность различных препаратов желчных солей для стимуляции прорастания спор Clostridium difficile . J. Clin. Microbiol. 18, 1017–1019.
PubMed Аннотация | Google Scholar
Уилсон, К. Х., и Перини, Ф. (1988). Роль конкуренции за питательные вещества в подавлении Clostridium difficile микрофлорой толстой кишки. Заражение. Иммун. 56, 2610–2614.
PubMed Аннотация | Google Scholar
Уилсон, К. Х., Сильва, Дж., И Фекети, Ф. Р. (1981). Подавление Clostridium difficile нормальной флорой слепой кишки хомяка и профилактика цецита, ассоциированного с антибиотиками. Заражение. Иммун. 34, 626–628.
PubMed Аннотация | Google Scholar
Уинстон, Дж. А., Таниссери, Р., Монтгомери, С. А., и Териот, К. М. (2016). Мыши, обработанные цефоперазоном, клинически значимого штамма Clostridium difficile R20291. J. Vis. Exp. 118: e54850. DOI: 10.3791 / 54850
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Wongwanich, S., Pongpech, P., Dhiraputra, C., Huttayananont, S., and Sawanpanyalert, P. (2001). Характеристики штаммов Clostridium difficile , выделенных от бессимптомных лиц и от пациентов с диареей. Clin. Microbiol. Заразить. 7, 438–441. DOI: 10.1046 / j.1198-743x.2001.00308.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Ву, Г.D., Chen, J., Hoffmann, C., Bittinger, K., Chen, Y.-Y., Keilbaugh, S.A., et al. (2011). Связывание долгосрочных диетических моделей с кишечными микробными энтеротипами. Наука 334, 105–108. DOI: 10.1126 / science.1208344
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Wullt, M., Hagslätt, M.-L. J., и Odenholt, I. (2003). Lactobacillus plantarum 299v для лечения рецидивирующей диареи, связанной с Clostridium difficile : двойное слепое плацебо-контролируемое исследование. Сканд. J. Infect. Дис. 35, 365–367. DOI: 10.1080 / 00365540310010985
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Яегер М. Дж., Киньон Дж. М. и Гленн Сонгер Дж. (2007). Проспективное исследование случай-контроль, оценивающее связь между токсинами Clostridium difficile в толстой кишке новорожденных свиней и макроскопическими и микроскопическими поражениями. J. Vet. Диаг. Вкладывать деньги. 19, 52–59. DOI: 10.1177 / 104063870701
8
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Яцуненко Т., Рей Ф. Э., Манари М. Дж., Трехан И., Домингес-Белло М. Г., Контрерас М. и др. (2012). Микробиом кишечника человека в зависимости от возраста и географии. Природа 486, 222–227. DOI: 10.1038 / nature11053
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Захариоудакис И. М., Зерву Ф. Н., Плиакос Э. Э., Зиакас П. Д. и Милонакис Э. (2015). Колонизация токсиногенным C. difficile при госпитализации и риск инфекции: систематический обзор и метаанализ. Am. J. Gastroenterol. 110, 381–390; викторина 391. DOI: 10.1038 / ajg.2015.22
PubMed Аннотация | CrossRef Полный текст | Google Scholar
Зильберберг М. Д., Шорр А. Ф. и Коллеф М. Х. (2008). Увеличение числа госпитализаций младенцев, связанных с Clostridium difficile, , среди младенцев в США, 2000-2005 гг. Pediatr. Заразить. Дис. J. 27, 1111–1113.
