Стимуляция родов в конце или ближе к концу беременности при подозрении на крупный плод (макросомию)
В чём же заключается проблема?
У очень крупных детей (или макросоматов, вес которых при рождении более 4000 г) могут быть трудные или иногда травматичные роды. Одним из предложений по уменьшению такого травматизма, является стимулирование родов, пока ребёнок не вырос слишком крупным. Оценка веса ребёнка до рождения вызывает затруднения и не совсем точна. Клиническая оценка основывается на ощупывании матки и определении высоты стояния дна матки. Оба способа подвержены значительным вариациям. Ультразвуковое исследование тоже не даёт точных результатов, таким образом предположение о крупном плоде может быть не подтверждено при родах. Это может беспокоить родителей.
Почему это важно?
Если проводить стимуляцию родов слишком рано, то это может привести к тому, что ребёнок родится недоношенным или с недостаточной степенью зрелости органов.
Какие доказательства мы нашли?
Мы нашли четыре исследования, в которых оценивали стимуляцию родов на сроке 37-40 недель у женщин с подозрением на крупный плод. Было осмотрено 1190 беременных, не страдающих диабетом. Мы провели поиск доказательств по 31 октября 2015 года. Эти исследования были среднего или хорошего качества, хотя, было невозможно «ослепить» женщин или персонал, ухаживающий за ними, чтобы они не знали, к какой группе относится та или иная женщина. Это могло внести смещение (предвзятость, необъективность оценки).
Что это значит?
Число родов, в которых застревали плечики ребёнка (дистоция плечиков) или происходил перелом кости (обычно, это ключица, которая заживает хорошо без последствий), было меньше в группе стимулированных родов. Эти доказательства были оценены как доказательства среднего качества в отношении дистоции плечиков, и высокого — в отношении переломов. Не было обнаружено ясной разницы между группами в отношении повреждения нервных сплетений, которые посылают сигналы от спинного мозга к плечу, предплечью и кисти (повреждение плечевого сплетения) ребёнка (доказательства низкого качества из-за очень малого числа таких случаев) или в отношении кислородной недостаточности во время родов.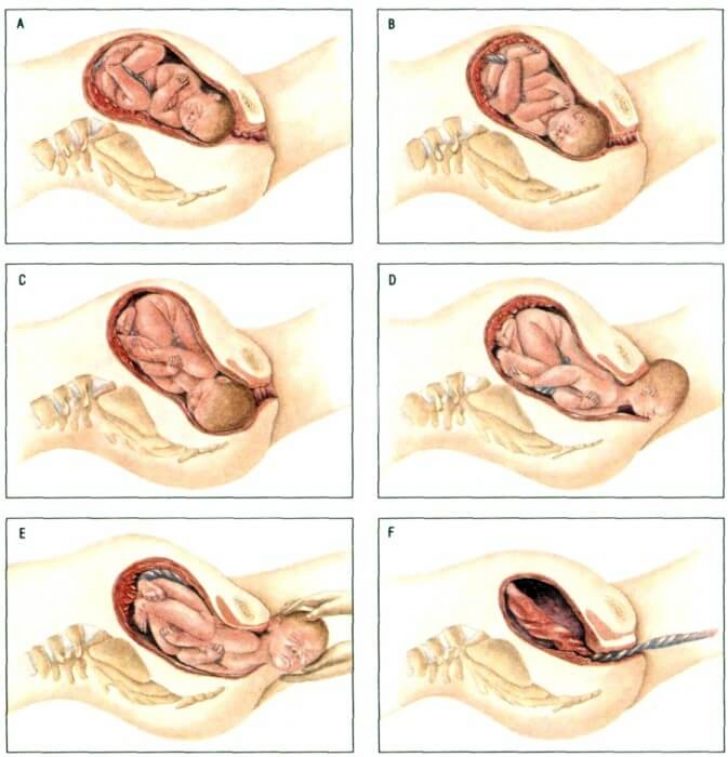 Политика стимуляции родов уменьшила средний вес ребёнка при рождении на 178 г. Исследования не показали каких-либо различий по числу женщин, которым была проведена операция Кесарева сечения, или инструментальное пособие. Имеются ограниченные доказательства, что у женщин из группы стимулированных родов были более тяжёлые повреждения промежности. Мы можем заключить, что имеются преимущества / польза, но могут быть и некоторые недостатки стимуляции родов незадолго до их срока. Необходимо обсуждать с родителями возможность выбора стимуляции родов при подозрении, что их ребёнок может быть слишком крупным.
Политика стимуляции родов уменьшила средний вес ребёнка при рождении на 178 г. Исследования не показали каких-либо различий по числу женщин, которым была проведена операция Кесарева сечения, или инструментальное пособие. Имеются ограниченные доказательства, что у женщин из группы стимулированных родов были более тяжёлые повреждения промежности. Мы можем заключить, что имеются преимущества / польза, но могут быть и некоторые недостатки стимуляции родов незадолго до их срока. Необходимо обсуждать с родителями возможность выбора стимуляции родов при подозрении, что их ребёнок может быть слишком крупным.
Хотя некоторые родители и врачи могут полагать, что существующие доказательства достаточны для обоснования целесообразности стимуляции родов, другие могут с этим не согласиться. Необходимы дальнейшие высококачественные исследования, чтобы определить наилучшее время по отношению к концу беременности для проведения стимуляции родов, а также для улучшения точности диагностики крупного плода (макросомии).
Визуальное представление некоторых результатов этого обзора можно найти здесь (версия просмотра на экране), и здесь (версия для печати) .
Что нужно знать о стимулировании родовой деятельности
Акушерка, исследователь с большой и разнообразной практикой Сара Викэм выпустила книгу «Стимуляция родов: принять информированное решение», в которой она рассказывает о стимулировании родовой деятельности и предоставляет важные факты об этом процессе. Рассмотрим десять важных фактов:
- Вызванные роды отличаются от самопроизвольных
Во время родов возникают сильные боли, но при вызываемых родах они еще сильнее. Дело в том, что при естественных родах в крови вырабатывается особый гормон, который выступает как обезболивающее. При вызываемых родах этот гормон не вырабатывается. Женщине вводят синтетический гормон, чтобы стимулировать начало родовой деятельности, который вызывает сильную боль. Стимулирование родов может иметь побочные эффекты, поэтому женщина должна находиться под пристальным присмотром.
- Больше болезненных ощущений
Как уже упоминалось выше роды проходят больнее. Схватки могут быть вызваны простагландиновым гелием или баллоном, в таком случае они могут быть очень болезненными и сильными. Женщине трудно к ним приспособиться.
- Побочные эффекты
Когда женщина принимает решение стимулировать ли роды или подождать, ей нужно задуматься о возможных побочных эффектах. Вводимые препараты не дают вырабатываться гормонам женщины. Это может привести к проблемам у роженицы и у ребенка. Нужно проанализировать, насколько нужна стимуляция родов, ведь компенсировать вред препаратов будет не так просто.
- Отслоение плодных оболочек
Кроме ввода медицинских препаратов есть и другой способ вызова родовой деятельности – отслоить плодные оболочки. Эта процедура вызывает дискомфорт, кровяные выделения и нерегулярные схватки. В большинстве случаев роды вызываются раньше только на 24 часа.
- Бывает ли естественная стимуляция
Есть два варианта родов: либо они начинаются сами – естественные роды, либо мы их вызываем каким-либо способом. Других способов нет. Каким бы способом они не стимулировались, это не будет являться естественной стимуляцией.
- Есть ли закон стимулировать роды
Нет закона, который заставит женщину согласиться на стимулирование родов. Конечно, есть показания к искусственному вызову родов, чтобы сохранить здоровье или жизнь малыша, но женщина решает: согласиться на стимуляцию или нет. Никто не может принудить. Врач может только порекомендовать.
- Всего-то небольшое вмешательство
Чтобы успокоить женщину, часто акушерки или врачи говорят, что они всего лишь немножко помогут, введут капельку окситоцина. Но окситоцин – это очень серьезный препарат, к нему нельзя относиться как к какой-то маленькой капельке. Этим препаратом вызывается дистресс плода. Некоторые вводят этот препарат до тех пор, пока не появится дистресс. Лекарство нельзя недооценивать.
Этим препаратом вызывается дистресс плода. Некоторые вводят этот препарат до тех пор, пока не появится дистресс. Лекарство нельзя недооценивать.
- Безуспешная стимуляция
Не всегда попытки вызвать родовую деятельность успешны. Бывают случаи, когда эти попытки не приводят к желаемому результату. Женщине не нужно переживать, с ее телом все хорошо, просто примененный метод стимулирования ей не подходит.
- Риск перенашивания плода
Было проведено исследование, когда появляется риск мертворожденного. Рассмотрим полученные данные:
35 неделя – риск 1:500
36 неделя – риск 1:556
37 неделя – риск 1:645
38 неделя – риск 1:730
39 неделя – риск 1:840
40 неделя – риск 1:926
41 неделя – риск 1:826
42 неделя – риск 1:769
43 неделя – риск 1:633
Согласно полученным данным сложно сказать, есть ли польза от стимулирования родов в некоторых случаях.
- Риски для старородящих
Есть точка зрения, что с увеличением возраста беременной женщины возрастает риск, поэтому нужно вызывать роды. Согласно некоторым данным, есть связь между возрастом женщины и количеством возможных осложнений. Дело в том, что женщины более старшего возраста чаще обследуются, у них могут быть проблемы со здоровьем. Осложнения чаще возникают из-за проблем со здоровьем, чем из-за возраста. Сегодня нередко и у молодых женщин стимулируют роды.
Важных фактов о стимулировании родовой деятельности очень много, они указаны в книге. Поэтому, если женщина хочет знать об этом процессе, лучше прочесть книгу.
Ermilov.by рассказал Вам самые важные факты о стимулировании родов по мнению Сары Викэм. Прежде чем соглашаться на вызов родов, изучите все об этом процессе.
На каком сроке и как стимулируют роды в роддоме. | MARA
Так началась моя история родов.
Приехали мы с мужем в роддом сдаваться на 38 неделе. Жутко не хотелось, но муж на работе целыми днями, вести в роддом меня некому, беременность еще и осложнялась ГСД, поэтому на семейном собрании было принято решение вести меня в роддом.
Прибыли мы в роддом рано утром. Верхнюю одежду мне велели отдать мужу. Попрощалась с благоверным, только дверь захлопнулась, как шутки и хорошее настроение, куда-то пропали. Улыбка исчезла, и я почувствовала незнакомое мне до этого момента чувство беспомощности.
Меня и еще двоих рожениц определили на 1 ый этаж, где проходили роды, потому как на 3 ей этаже в отделении патологии мест не было и всю ночь мы с девочками слушали как другие девушки рожают.
В первый же день меня повели на осмотр, я тогда не знала, что это на первый взгляд безобидное слово означает на самом деле.
В общем, осмотр в роддоме подразумевает, что врач лезет тебе в шейку матки пальцами и смотрит раскрытие и это чертовски больно.
На следующий день меня перевели на третий этаж и родовые крики я больше не слышала. Атмосфера на этом этаже была куда более радужная, тут слышался смех в палатах, медсестры небыли такими строгими, и у пациентов были даже какие то права, можно было например ходить без лифчика, чего нам почему то не разрешали на 1 ом этаже. Тут ко мне скоро вернулось чувство достоинства. Светило солнце и позитивное настроение преобладало.
Второй осмотр на кресле был в этот же день, только теперь он был с металлическим расширителем, врач сказала, что матка у меня каменная, когда она всунула в меня расширитель, я помню как кровь просто ручьем потекла из меня и как же это было больно, просто невыносимо.
После третьего осмотра я тоже не родила, хотя некоторые девочки и после первого рожали, у кого- то пузырь лопался случайно, но это не про меня, я крепкий орешек. Осмотр был такой же болезненный с криками и слезами и кровью.
Был еще четвертый осмотр , после него раскрытие стало в два пальца, но схватки все не начинались и матка была не готова по прежнему каменная, а неделя была уже сороковая. Столько у меня никто не лежит здесь, сказала мне врач.
Столько у меня никто не лежит здесь, сказала мне врач.
Ею было принято решение дать мне волшебную таблетку мифепристон, после которой я должна была родить, но и она меня не взяла. В таком случае медики дают вторую таблетку и внимательно смотрят как ты ее выпиваешь, после этого говорят открыть рот, и поднять язык.) Ничего не напоминает)). Но и вторая таблетка как и первая оказались бесполезны.
На следующий день мне прокололи пузырь и я родила в течении 6 и часов.
Как самостоятельно стимулировать роды в конце беременности | Красота и здоровье
Беременность — это неповторимый период в жизни женщины, когда радуешься каждому дню и все вокруг пропитано неуловимым счастьем. Но неизбежно наступает момент, когда все движется к логическому завершению: живот значительно отяжелел, но дышать стало гораздо легче, ребенок ребенок шевелится реже, тренировочные схватки все чаще, а роды никак не начинаются. Невольно каждая женщина начинает нервничать — что-то пошло не так. И хочется родить побыстрее, но как это сделать? Вот самые распространенные способы самостоятельно стимулировать роды.
Мужетерапия. Надеюсь, что всем понятна суть этого способа. И это не миф — даже врачи рекомендуют секс в качестве стимуляции родовой деятельности. Подобные советы имеют под собой медицинское обоснование. Во время интимной близости шейка матки размягчается и вызывает сокращения матки, что в свою очередь может спровоцировать начало родов.
Физическая активность. Это не значит, что вам нужно пробежать стометровку или переставить мебель в комнате, да и вряд ли в вашем положении это удастся. Попробуйте ходить по ступенькам, заняться генеральной уборкой или пособирать мелкие предметы с пола. Если подобные действия тяжело вам даются, просто побольше ходите. В вертикальном положении сила тяжести сыграет вам на руку.
Массаж груди. Даже обычное ее поглаживание приводит к выработке гормона радости — оксетацина, который заставляет матку сокращаться. Включите приятную музыку и приближайте роды.
Включите приятную музыку и приближайте роды.
Горячая ванна. Чересчур горячая вода также может спровоцировать сокращения маточных мышц, и если в начале беременности такие процедуры были противопоказаны, то перед родами ими можно запросто воспользоваться.
Обращаем ваше внимание на то, что все вышеперечисленные советы не отменяют необходимости проконсультироваться со специалистом.
Как самостоятельно стимулировать роды в конце беременности was last modified: 21 июня, 2019 by 7sisters
Kinderly — КАК СТИМУЛИРУЮТ РОДЫ В РОДДОМЕ И НЕ ОПАСНО ЛИ…
КАК СТИМУЛИРУЮТ РОДЫ В РОДДОМЕ И НЕ ОПАСНО ЛИ ЭТО?
(Длинный пост для тех, кому важно разобраться в вопросах стимуляции родов)
Удивительно, но многие женщины ничего не знают о стимуляции, пока не столкнутся с этим в родах. Другие даже после родов со стимуляцией не всегда осознают, что она имела место быть. И действительно, важно ли женщине знать об этом?
В этой статье я расскажу, в каких случаях и каким образом стимулируют роды в роддоме. Действительно ли это безопасно, как утверждается на медицинских порталах? И всегда ли это так необходимо?
➰ Виды стимуляции:
1. Механическая
— Отсоединение мембран. Врач вводит беременной во влагалище палец и отделяет мембрану, соединяющую стенку матки с амниотической оболочкой. Благодаря этому, происходит выработка гормона простагландина, который способен вызывать роды. Не самая приятная процедура, я вам скажу.
— Катетер Фолея – механический способ стимуляции созревания и раскрытия шейки матки при наполнении водой баллончика, вставленного в цервикальный канал. Он отслаивает плодный пузырь от нижнего сегмента матки, вследствие чего стимулируется синтез арахидоновой кислоты и простагландинов.
— Амниотомия. Это прокол плодного пузыря, выполняемый при помощи специального пластмассового крючка. Является самой настоящей операцией. Врач прокалывает пузырь и потихоньку сливает амниотическую жидкость. Применяется этот способ очень редко. Авторы современных научных работ и вовсе говорят, что показаний к амниотомии практически нет.
Применяется этот способ очень редко. Авторы современных научных работ и вовсе говорят, что показаний к амниотомии практически нет.
Наткнулась я тут на видео с интервью Мишеля Одена (знаменитый французский врач акушер-гинеколог), где он говорит о том, что ему непонятно, зачем в России применяют амниотомию. У него было 15000 рожениц и ни одной амниотомии. Меня эти слова заставили задуматься, а вас?
2. Биологическая
Ламинарии. Это палочки, изготовленные из морских водорослей, 2-3 мм в диаметре, длиной 6-7 мм. Они способствуют достаточно бережному воздействию на шейку матки, стимулируя выработку простагландинов и расширение шейки матки.
Большинство исследователей считают введение ламинарии врачебной манипуляцией. Для этой процедуры необходимы влагалищные зеркала, пулевые щипцы, зажим или маточные «перевязочные» щипцы, специально созданные для введения ламинарий [Darney, 1986]. Я на моменте перечисления приборов падаю в обморок.
3. Оральная
Чудо таблетка. Содержит синтетические антигестагены, которые стимулируют сократительную способность миометрия (мышечный слой матки). А еще их принимают для экстренной контрацепции или изгнании плода. В больнице и в дородовом отделении нередко таблетки предлагаются для женщин, которые, по мнению врачей, перенашивают беременность (а это уже на 40-41 неделе), и процесс родов в течение суток запускается. Если нет, то предлагают еще одну. На самом же деле, срочные роды (т.е. в срок) в период 38-42 недели. К тому же гарантии, что таблетка подействует, нет.
Склонность врачей после 40й недели стимулировать родовую деятельность объясняется риском старения плаценты, изменением цвета околоплодных вод из-за заполнения токсинами, гипоксией плода. Ключевой момент, что риск есть, но не факт, что он оправдается.
4. Гормональная
Синтетические гормоны: окситоцин (влияет на сократительную способность матки) и простагландин (отвечает за увеличение ширины раскрытия матки).
Естественный окситоцин и простагландин – гормоны, запускающие процесс родов, вырабатываются путем сложных биохимических процессов в организме и действием других гормонов. Введение синтетических гормонов создает условия патологических родов, потому как работа организма обесценена.
Введение синтетических гормонов создает условия патологических родов, потому как работа организма обесценена.
К тому же, введение окситоцина, как правило, осуществляется внутривенно, и женщине приходится лежать под капельницей, а лежачее положение, пожалуй, самый «болючий» вариант переживания схваток.
Простагландины вводятся вагинально в виде свечей или геля и считаются самым безопасным способом из всех видов стимуляции.
➰ Показания для стимуляции родов:
— патология во время беременности, требующая раннего родоразрешения;
— отсутствие схваток через 12-24 часа после излития околоплодных вод. Есть риск попадания инфекции к плоду;
— большой срок беременности, он же — перенашивание.
➰ Противопоказания для стимуляции родов:
— Кесарево в предыдущих родах. Стимуляция родов может спровоцировать разрыв матки по шву.
— Неправильное положение плода, предлежание плаценты, закрывающей отверстие матки.
— Несоответствие размеров головы ребенка и таза женщины.
— Неудовлетворительное состояние плода.
— Сахарный диабет у беременной.
— Инфекционное заболевание матки.
— Маточное кровотечение.
— Повышенное артериальное давление у женщины.
➰ Риск для ребенка
В работе профессора д.м.н. Г.А.Савицкого и к.м.н. А.Г.Савицкого (книга «Биомеханика физиологической и патологической родовой схватки») описано действие на плод введенного окситоцина. Если кратко, то после введения препарата у роженицы произошло преждевременное излитие вод, после миометрий матки находился в тонусе порядка 30 минут, т.е. все время действия окситоцина. Это значит, что целых полчаса ребенок находился в состоянии гипоксии (кислородного голодания). Что самое грустное, на момент родов действие окситоцина уже незаметно, и состояние новорожденного малыша может быть оценено высоким баллом по шкале Апгар. Однако, для необратимых нарушений в ЦНС (центральной нервной системе) ребенка этих тридцати минут может вполне хватить. На тонус матки, ЦНС и кровообращение плода такое же действие могут оказывать все виды стимуляции.
На тонус матки, ЦНС и кровообращение плода такое же действие могут оказывать все виды стимуляции.
При искусственно вызванных схватках, голова плода не успевает подготовиться, занять правильное положение для прохождения костей малого таза, что приводит к травмам, а также разрывам промежности у женщины.
При стимуляции родов голова плода сдавливается так быстро, что резко повышается внутричерепное давление, нарушается венозный отток и артериальный приток крови в головном мозге, возникают участки отёка головного мозга, ишемии и кровоизлияния.
Никольский А.В.(к.м.н., врач высшей категории) писал:
«Искусственно вызванное патологическое течение родового процесса опасно, прежде всего, нарушениями кровообращения и родовой травмой плода, что ведёт к повреждению ЦНС плода. В лёгких случаях до года жизни у ребёнка невролог выявит синдром нервно-рефлекторной возбудимости, нарушения сна, мышечную дистонию, вегетативную дисфункцию (беспричинное срыгивание и др.), нормотензивную гидроцефалию, косолапость и др., после года — задержку речевого развития, гиперактивность и дефицит внимания, хождение на носочках и др. В тяжёлых случаях — эпилептический синдром, гиперкинезы, ДЦП, синдром аутизма, задержка психического развития и др.»
ОСНОВНОЙ ПРИЧИНОЙ ПОВРЕЖДЕНИЯ ЦНС у новорожденного ребенка является СТИМУЛЯЦИЯ РОДОВ.
Есть еще и психологический аспект. Как говорит Галина Елтонская (научный руководитель Центра материнства «Мамин Дом», куратор по вопросам материнства, инструктор по материнскому искусству, член ЕАТА), самый первый этап отделения от матери — это рождение. Условие безболезненного отделения: постепенные действия, в соответствии с возрастом.
Так вот, стимуляция родов, это, по сути, изгнание неподготовленного плода. Ребенку не дают возможности принять решение отделиться. Это, по сути, запрет на чувства. Причем слишком ранний.
➰ Кто виноват и что делать?
Знаете, дорогие читатели, эта статья далась мне не просто. Стимуляция родов представляется мне жестоким вмешательством в естественный процесс. И сперва, кроме как ругать врачей , ничего больше не приходило в голову. Но на самом деле, таким действиям тоже есть объяснения.
Стимуляция родов представляется мне жестоким вмешательством в естественный процесс. И сперва, кроме как ругать врачей , ничего больше не приходило в голову. Но на самом деле, таким действиям тоже есть объяснения.
Роддома нельзя назвать традиционными заведениями — они появились около сотни лет назад, и поначалу там рожали женщины с патологическими родами, женщины из низших слоев общества. Само собой напрашивается вывод, что врачей учили вести роды именно с осложнениями.
Считается, что сейчас все меньше здоровых женщин, поэтому они не в состоянии самостоятельно рожать в большинстве своем.
Вести процесс по плану родов, который рассчитан и предсказуем чуть ли не по минутам, гораздо удобнее, чем следить за естественным биоритмом женщины и ребенка.
По сути, такой способ ведения родов идет по запросу самих женщин. Это происходит из-за отсутствия знаний и неподготовленности будущих мам к родам и материнству. Процесс представляется страшным испытанием, на прохождение которого нужно призвать армию докторов, вооруженных всеми достижениями современной медицины.
Слабая родовая деятельность, являющаяся причиной стимуляции, во многих случаях не более чем реакция на стресс, вызванный обстановкой больницы. Выделяющийся адреналин блокирует окситоцин (как говорит М. Оден : окситоцин – скромный гормон). У млекопитающих этот механизм действует как защитная реакция: если рядом непредвиденная опасность, самка приостановит роды до тех пор, пока не окажется в спокойной обстановке.
Предлагаю разделить ответственность за вмешательство врачей в процесс родов. С одной стороны, это мама, которой следует подготовиться к родам, с другой стороны, врач, у которого в приоритете должны быть здоровые роды, без вмешательства.
➰ Что вы можете сделать со своей стороны
* Для благополучных родов необходим позитивный настрой и поддерживающее окружение. Сторонитесь людей, которые горят желанием поделиться своим негативным опытом, — он не имеет к вам никакого отношения.
* Учитесь расслабляться. Для этого отлично подойдет йога.
* В родах нет места стрессу. Стресс стимулирует выработку адреналина, а адреналин блокирует окситоцин.
* Примите своего ребенка таким, какой он есть. Не торопите его родиться пораньше. Он появится на свет в точный срок, когда будет готов.
* Примите процесс родов с радостью, настраивайтесь на роды и будущую жизнь с ребенком.
* Найдите человека, который будет сопровождать вас в родах, будь то доула, акушерка, муж, близкая подруга или врач, которому вы доверяете. В родах вам нужен человек, которому вы можете довериться, с которым вы будете чувствовать себя в безопасности.
* Отключите мозги и доверьтесь инстинктам. Процессом родов управляют более архаичные доли мозга, думать люди научились гораздо позже, чем рожать.
* Узнайте о естественных методах стимуляции родов.
* Изучайте информацию о естественном родительстве в целом. Видение большой картины поможет вам принимать верные решения и чувствовать себя уверенно. Если в вашем городе нет вызывающих доверие родительских курсов, найдите такие онлайн.
Когда вы уже в родах, и ничего об этом не знаете, вам остается только полагаться на профессионализм и опыт врача. Но, пока вы беременная, у вас есть возможность сделать осознанный выбор и предпринять шаги для успешного исхода родов.
Елена Калашникова, http://dochki-materi-blog.ru/kak-stimuliruyut-rodyi-v..
Роды по протоколу, или Чем опасна акушерская агрессия?
Фото с сайта originsbirth.com
«Я ей родила этого ребенка»
«Акушерская агрессия» — вовсе не грубость врачей, а термин, обозначающий активное медицинское вмешательство в процесс родов. Дирижирует здесь врач, первые скрипки – акушеры, а женщина-будущая мать — инструмент, из которого пытаются извлечь правильные звуки. Она послушно выполняет команды, подставляя себя под непонятные манипуляции, в то время как происходит важнейшее в ее жизни событие.
«Женщины в родах «похожи на дойных коров на оснащенной электроникой молочной ферме космического века: они занимают минимальное пространство и доставляют минимум хлопот.
Рождение каждого ребенка — это управляемый, анализируемый, измеряемый и ежеминутно фиксируемый процесс», — пишет французский врач Мишель Оден в своей знаменитой книге «Возрожденные роды».
Конечно, российским роддомам далеко по оснащенности до космического века, но тенденция наблюдается та же: женщины все больше отстранены от участия в рождении своего ребенка. Можно даже сказать, что из субъекта роженица постепенно превращается в объект.
Чем плохи роды, в которых мама почти не участвует?
— Наши врачи, к сожалению, торопятся, — рассказывает главный врач одного из московских роддомов, пожелавший остаться анонимным. — Есть определенные нормы и стандарты, предписанные медпротоколом, и каждого человека пытаются в них загнать. В итоге торопятся с родоразрешением. От этого невольно происходят необоснованные амниотомии – вскрытия плодного пузыря, которые не всегда показаны, применение экзогенных стимуляций – таких, как окситоцин или простогландины.
Одно дело, когда все это делается по показаниям — бывают ситуации, когда определенная стимуляция нужна. Другое дело, когда это делается, чтобы быстрее прогнать всех через машину родовспоможения.
Хорошо, если от таких врачебных действий не пострадали ни мама, ни ребенок. Но у такого «ускоренного» процесса родов есть и отдаленные последствия: например, неудовлетворенность женщины родами – когда роженице кажется, что не сама она родила, а над ней произвели какие-то действия, за нее кто-то родил.
Зачастую, если пообщаться со старшим поколением акушеров-гинекологов, они радостно заявляют: «Я родила! Пациентка пришла, и я ей родила этого ребенка!» И всегда хочется сказать: «Ну, вообще, это не вы родили — вы помогли, вы были рядом».
Все ли цветы зацветают в один день?
Скриншот с youtube. com
com
Семейный врач Вероника Назарова:
— Если мы сравним число вмешательств в России и в Германии, Великобритании, Бельгии, то увидим: повально стимулировать роды, если прошел определенный врачом и протоколами срок, начинают везде.
В известной степени в нашей культуре это было всегда. Сейчас — окситоцин и эпидуральная анестезия; если не получилось, кесарево сечение. 25 лет назад был промедол и наложение акушерских щипцов. А в медицинском музее в Лондоне, в экспозиции, посвященной акушерству, я видела страшно выглядящие инструменты, которыми расширяли шейку матки в 19 веке.
В России все это – отчасти наследие нашего политического строя с его отношением к человеку. Как говорится, «у каждого мужчины есть своя армия, у каждой женщины есть свой роддом» — в том смысле, что у каждого из нас будет в жизни место, где мы бесправны. А женщина в родах – особенно уязвима.
Такое родовспоможение — по сути травматичное вмешательство. Командование столь интимным процессом, как роды, происходит от глубокого непонимания женской физиологии.
Есть случаи, когда родовозбуждение оправдано. Но часто его назначают бездумно, не вникая в индивидуальные особенности матери и ребенка. Но все ли цветы зацветают, как один?
Чем оправдано вмешательство в роды?
Фото с сайта telegraph.co.uk
Вероника Назарова:
— Есть случаи, когда вмешательство оправдано и даже необходимо. Вмешательство оправдано, когда есть угроза перенашивания. Но рождение ребенка с переношенностью – это примерно 3% родов, а стимуляция на 41,5 неделе, по протоколу, положена 100 % женщин.
Плацента при перенашивании начинает хуже работать, ребенок страдает. Но и здесь нужен индивидуальный подход.
Во-первых, следует тщательно пересчитать сроки беременности. Во-вторых, маму и ребенка еще раз внимательно смотрят, и, если осмотр, выслушивание и УЗИ показывают, что оба здоровы, следует просто ждать. Очень много первородящих в норме рожают на 41, 5 неделе, известно немало случаев нормальных родов на 42 и даже 43 неделе.
Вмешательство необходимо в случаях предлежания плаценты и неправильного положения плода, когда его выход невозможен или сопряжен с большим риском для жизни и здоровья, – здесь требуется кесарево сечение. Отслойка плаценты с истечением алой крови также требует экстренного кесарева сечения – это вопрос жизни ребенка, и здесь счет идет на минуты. Кесарево делают и при эклампсии – судорожном припадке у матери, или когда есть угроза такового.
На самом деле кесарево сечение – это гораздо более мягкий способ, чем скажем, щипцы или выдавливание ребенка по Кристеллеру. Тем более, современная техника кесарева сечения, которая позволяет в дальнейшем рожать через естественные пути.
В иных случаях акушеру хорошо бы придерживаться стратегии двух возможностей: если роды идут сами, пусть идут, создайте правильные условия.
Если роды не начинаются, можно попытаться их запустить. Если ребенок готов, организм матери готов, запустить роды могут даже легкие слабительные, а также вскрытие плодного пузыря.
Но если все это не работает, дальнейшие попытки извлечь ребенка через естественные родовые пути будут сопряжены с той самой акушерской агрессией. Гораздо лучше и безопаснее извлечь его, применив кесарево сечение. То есть, если роды не идут, гораздо лучше применить кесарево, чем прибегать к искусственной стимуляции, силой извлекать ребенка и потом называть такой процесс «естественными родами».
Однако следует учитывать еще один важный фактор: сейчас рожает примерно третье поколение женщин, у которых в родах активно применялась медикаментозная помощь. Поэтому функция естественной родовой деятельности начинает ослабевать на популяционном уровне.
И хотя нельзя сказать про каждую женщину: «Сейчас рожают плохо, и у тебя не получится», но медикаменты требуются все большему числу женщин, особенно в первых родах – это факт.
Мы – третье поколение женщин, которым «протезировали» важнейшую физиологическую функцию.
Скажем, если изначально здоровому человеку давать иммунные препараты для поддержания иммунитета, колоть инсулин для усвоения сахара и гормоны роста для роста – собственная гормональная система у него со временем ослабеет.
Так происходит и с гормональной системой, отвечающей за роды – а ведь главный ее компонент – гормон любви окситоцин! Он становится «ненужным», потому что его дают роженице внутривенно. Об этом прекрасно написал известный врач-акушер Мишель Оден в книге «Роды и эволюция Homo sapiens».
Женщины сами стали «неестественными»
Фото с сайта guioteca.com
Главный врач одного из московских роддомов:
— Раньше, когда многодетных семей было много, девочка была вовлечена в вопросы деторождения с детства. Она видела маму, которая то была беременна, то кормила грудью ее младших братьев и сестер. Роды проходили дома, подготовка к ним тоже была очевидна. И когда дочь сама становилась мамой, все это не оказывалось для нее чем-то абсолютно новым.
А представьте современную девочку с каким-нибудь математическим образованием. К тридцати годам она уже шеф, например, банка. И вдруг ей надо стать просто женщиной, родить ребенка, и понять, что это – естественный процесс.
Но такие женщины иногда – как из космоса и вообще не понимают: как что происходит, и что с этим делать.
Нужно, чтобы роды не стали чем-то совсем урбанизированным: «из женщины вынули ребенка, она ему засунула бутылку со смесью и отправила к няне; вот и все материнство.
На вмешательство в роды врачу необходимо согласие женщины
Кадр из телесериала «Зовите повитуху (2012) с сайта pinterest.com
Вероника Назарова:
— Помните очень важную вещь: никаких манипуляций без согласия женщины врачи делать не могут. Вам предлагают – вы решаете.
Недавно был случай: у женщины был контракт на роды. На 41 неделе забеспокоились сначала врачи, потом родственники, женщина начала нервничать; на 42 очень хороший врач из самого «продвинутого» роддома сказал:
«Мы не можем больше ждать, у нас протоколы. Либо мы начинаем стимуляцию, либо разрываем контракт».
Женщина отказалась от контракта и через три дня родила здорового ребенка. И это нередкая история – запоздалые роды.
И это нередкая история – запоздалые роды.
Врачам даны протоколы, за неблагоприятные последствия отвечать будут они, а у них семьи и дети – никому не хочется рисковать. И если женщина не берет ответственность на себя – она поступает на «конвейерное производство».
Чем могут быть опасны «управляемые роды»
Фото с сайта verywell.com
Помимо психологической неудовлетворенности мамы, которая не смогла прочувствовать весь процесс родов, возможных проблем с грудным вскармливанием и контактом с ребенком, у искусственной стимуляции могут быть отдаленные последствия, системное изучение которых в мире еще только началось.
Например, большое внимание в книгах Мишеля Одена уделено «научному изучению любви». В книге «Кесарево сечение» он пишет: «Наши сегодняшние знания позволяют утверждать: о какой бы ипостаси любви мы ни говорили, к ней причастен гормон окситоцин». Ученый приводит данные экспериментов, когда введение гормона в мозг нерожавших животных вызывает у самок материнское поведение, потребность заботиться о потомстве.
Однако до недавнего времени считалось, что окситоцин всего лишь позволяет мышцам сокращаться. Во время стимуляции родов им пользуются для того, чтобы вызвать сокращения матки. Но у окситоцина, введенного внутривенно, по наблюдениям ученого, есть особенность: он не попадает в мозг. А это значит – физическое воздействие на мышцы – будет, а эмоционального эффекта — нет. Более того, искусственное введение гормона подавляет способность организма вырабатывать его самостоятельно.
Мишель Оден усматривает связь между нарушением синтеза окситацина и ростом числа людей, страдающих недугом, который он называет «нарушением способности любить».
Проявление такого нарушения могут быть, по его словам, самые разные – «детская и подростковая преступность, самоубийство, токсикомания и наркомания, нервная анорексия, аутизм».
Значит ли это, что акушерская агрессия и искусственное вмешательство в роды со временем приведут к возникновению новой формации людей – урбанизированных существ, лишенных способности любить?
Как маме установит с врачом партнерский диалог
Фото с сайта semesterresult. in
in
По закону на любую манипуляцию с собой пациент подписывает информированное согласие.
Женщина должна подписать и разрешение на стимуляцию родов. Но как она может оценить: следует или нет применять к ней стимуляцию, если она не врач, то есть в ситуации не компетентна?
Елизавета Новоселова, акушер-гинеколог, врач сопровождения и преподаватель семейного центра «Жемчужинка», ведущая курсов для беременных, оказавшихся в кризисной ситуации «Ты не одна», преподаватель СДУСМ;
Елизавета Новоселова
— Безусловно, это основной камень преткновения у будущих родителей: как определить обоснованность того или иного вмешательства в естественный и вместе с тем рисковый процесс родов? Ведь и ошибиться, согласившись, и ошибиться, отказавшись, одинаково страшно в ситуации, когда речь идет о жизни и здоровье не только твоем, но и твоего ребенка.
Неправильно думать, что все медицинские манипуляции в процессе родов – абсолютное зло, есть ситуации, когда они действительно помогают нормализовать течение родов и избежать серьезных осложнений.
Но есть и немало случаев неоправданного вмешательства в природный процесс, как раз-таки провоцирующих нарушение в нормальном течение родов и осложнения как у матери, так и у ребенка.
Однако решение этого вопроса существует, и в наш информационный век для его осуществления нужно лишь желание будущих родителей: к родам надо готовиться! Сейчас во всем мире женщины в течение беременности наряду с медицинским наблюдением проходят курсы по информационной подготовке к родам – и только в нашей стране, к сожалению, это до сих пор остается в диковинку.
Есть такое понятие, очень актуальное в наши дни — «сознательное родительство»;
оно предполагает активную позицию родителей в отношении всех вопросов, связанных с воспитанием, обучением и медицинским наблюдением детей в современном обществе, стремящемся вмешиваться в эти традиционно семейные вопросы.
Для темы родов эта позиция столь же актуальна, и для ее осуществления, безусловно, нужны знания – тогда диалог пациентки и врача, который в контексте родов должен все же выглядеть как диалог основного участника процесса и его помощника, состоится и будет равноправным, а риск неправильного решения сведется к минимуму.
Акушерское терпение – против акушерской агрессии
Фото с сайта yourcareeverywhere.com
Думаю, важно помнить, что все имеющиеся на сегодняшний день «методы родовспоможения» возникли в акушерстве не случайно: есть ситуации в родах, при которых они действительно необходимы и позволяют сохранить жизнь и здоровье мамы и малыша, не подвергая их рискам, неразрывно связанным с проведением полостной операции на этапе максимального дисбаланса гемостаза (состояния свертывающей системы крови) и снижения иммунитета.
Надо понимать, что операция кесарева сечения – это тоже вмешательство в естественную физиологию, причем вмешательство максимального масштаба, связанное, соответственно, с максимальным объемом рисков. Для того чтобы это понимать, не требуется специального медицинского образования; достаточно знания физики на школьном уровне: действие рождает противодействие, и чем масштабнее действие, тем масштабнее будет и противодействие.
В медицине существует пословица, сегодня, к сожалению, позабытая: «хирургия — это терапия, доведенная до отчаяния».
Так что рассматривать кесарево сечение как единственно возможный альтернативный вариант самопроизвольным родам, на мой взгляд – опасное заблуждение.
С другой стороны, появление новых методик провоцирует неоправданное их использование в ситуациях, когда индивидуальное течение естественного процесса не просто не укладывается в протоколы и рамки, а когда врачу не достает главного качества этой профессии — акушерского терпения.
Я 11 лет занимаюсь сопровождением в родах и, присутствуя в течение всего процесса в самых разных роддомах, могу с уверенностью сказать: сегодня большинство неоправданных вмешательств происходят уже не по вине безликой и бездушной медицинской системы, стремящейся подогнать все под рамки и стандарты. Акушерство меняется, становится гораздо более физиологическим, и идеи того же Мишеля Одена, неоднократно упоминавшегося в статье, воплощаются в жизнь уже сейчас во многих роддомах.
А большая часть неоправданных вмешательств все же происходит из-за нежелания отдельных врачей менять свое отношение к этой прекрасной профессии и заниматься именно родовспоможением, то есть помощью в родах, а не «коррекцией родовой деятельности».
Изменить эту ситуацию, на мой взгляд, может только сознательное и ответственное отношение самих потенциальных пациенток роддома – собственно, все положительные перемены последних лет произошли именно благодаря активной позиции будущих родителей.
Роды после стимуляции. Как это было у меня
Во время первой беременности мы с мужем много раз «проигрывали» мои роды, представляли, как будут проходить мои схватки ночью… Да, именно ночью — сложившийся cтереотип по фильмам. Когда муж был на работе, он очень боялся за меня, боялся, что я не успею вызвать скорую. Мы почти целыми днями были на связи, созванивались постоянно в ожидании родов.
Быстрая регистрация
Получите 5% скидку на первый заказ!
На 39-й неделе беременности я на время переехала к маме. Мы были в ожидании начала схваток. Я хотела, чтобы мама была партнёром в родах. Так мы прождали целую неделю, и она показалась мне целой вечностью! Мне очень надоело ждать, и я вернулась домой.
Потом прошла ещё одна неделя. Срок родов прошёл, я уже перехаживала, и меня приняли в роддом. Мне было как-то грустно, ведь в моих представлениях всё должно было быть не так. А как же ночью, на скорой, со схватками?!
Пока оформлялась в роддом, я видела девушку, рожавшую первенца, и была в шоке от увиденного. В приёмном отделении мне сказали, что будем ждать схваток один день, и если они не начнутся, то утром начинаем процедуру. Какая процедура? Что будут делать? Никто ничего не объяснил, да и я до конца не теряла надежду на схватки, поэтому не спросила ничего.
До трёх ночи я ходила по коридору, по лестнице и очень устала.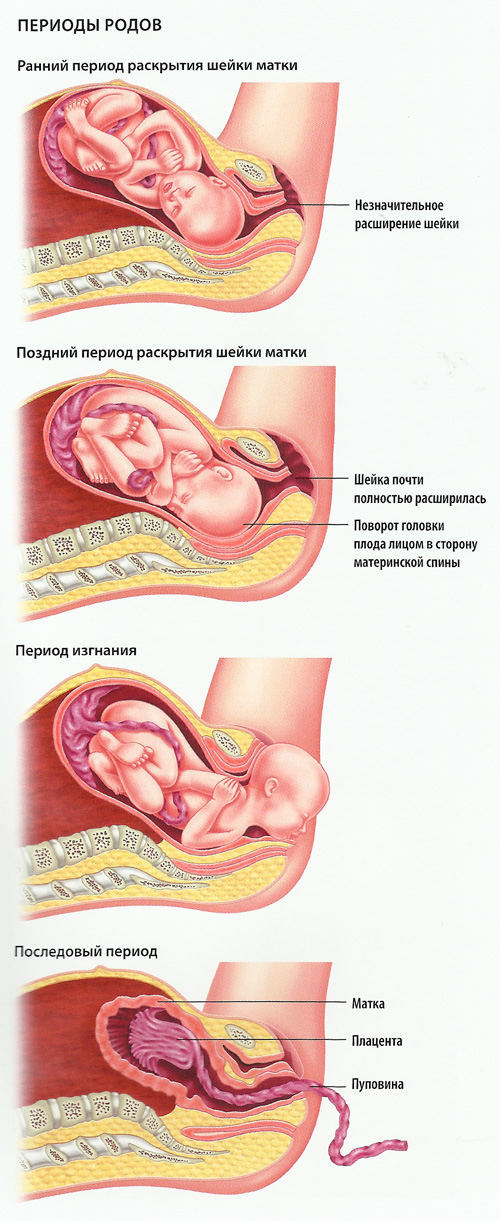 Затем прилегла и уснула.
Затем прилегла и уснула.
Мальчики в толстовках коллекции Basic Sport и шапочках Витамин
6 утра. Пришла медсестра, разбудила и пригласила в процедурный кабинет. Нас там было трое. Всем по очереди сделали укол, дали таблетку и отправили обратно. Я ничего не понимала, спать не хотелось, и я снова стала ходить по коридору.
Схватки начались медленно примерно 10 утра, через полчаса вода стала подтекать. И началась боль. Я кричала, звала на помощь маму. Кое-как перетерпев боль, я постаралась пообедать, а после обеда я ощутила неимоверную усталость. Когда пришло время родить – у меня вообще не осталось сил, и я три раза теряла сознание. Мама была рядом, очень помогали хорошие акушеры.
В 16.10 я родила. Мальчик! 3310 граммов! Когда я первый раз встретилась с сыном, то как-будто проснулась: усталость и боль – всё забылось сразу.
Малыш в комбинезоне Джентельмены
Сейчас, когда у меня были уже и вторые роды, я могу сказать о том, что нужно было делать до родов. Итак:
1. Надо было всё тщательно узнать про стимуляцию родов: поспрашивать у рожавших, поинтересоваться через интернет;
2. Хорошенько отдыхать перед родами и набираться силами. Я же перед родами практически ничего не ела. И очень напрасно!
3. Изучить технику правильного дыхания во время родов. Для этого не нужны курсы, сейчас много информации в сети. Во время моих родов я слушала акушерку, но этого было недостаточно.
Ожидая второго ребёнка, я готовилась к родам заранее, но не думала, что снова сама поеду в роддом. Второй раз всё было легче. Я так же один день перед родами была в роддоме, отдыхала, всё ела, что хотелось. Утром была та же процедура, но была существенная разница: матка уже была готова. Когда начались лёгкие схватки, я думала про завтрак. Переживала, что это будет продолжаться до вечера. Но нет — в 11.25 я родила второго сына.
Переживала, что это будет продолжаться до вечера. Но нет — в 11.25 я родила второго сына.
Умудренная первым трудным опытом я всё делала правильно. Правильно дышала, не кричала, и все силы сохранила для потуг. Сын родился богатырем: 3800 грамм, 58 см!
Сейчас я вновь в ожидании родов: на 39-й неделе спокойно хожу и думаю, что на 41-й неделе сама поеду в роддом. И всё будет хорошо. Если вы тоже перехаживаете, то не бойтесь ничего и хорошенько отдыхайте. Лёгких вам родов!
Самая актуальная и полезная информация для современных родителей — в нашей рассылке.
С нами уже более 30 000 подписчиков!
А как прошли ваши роды? Поделитесь в комментариях!
Материнские изменения во время беременности, родов и родов
Цели обучения
К концу этого раздела вы сможете:
- Объясните, как эстроген, прогестерон и ХГЧ участвуют в поддержании беременности
- Перечислите участников набора веса во время беременности
- Опишите основные изменения в пищеварительной, кровеносной и покровной системах матери во время беременности
- Обобщите события, приведшие к труду
- Определите и опишите каждую из трех стадий родов
Доношенная беременность длится примерно 270 дней (примерно 38.5 недель) от зачатия до рождения. Так как легче запомнить первый день последней менструации (ПНМ), чем оценить дату зачатия, акушеры установили срок родов как 284 дня (примерно 40,5 недель) от ПМН. Это предполагает, что зачатие произошло на 14-й день цикла женщины, что обычно является хорошим приближением. 40 недель средней беременности обычно рассматриваются с точки зрения трех триместров , каждый примерно по 13 недель. Во втором и третьем триместрах матка до беременности — размером с кулак — резко увеличивается, чтобы вместить плод, вызывая ряд анатомических изменений у матери.
Рис. 1. Матка растет на протяжении всей беременности, чтобы вместить плод.
1. Матка растет на протяжении всей беременности, чтобы вместить плод.
Действие гормонов
Практически все эффекты беременности можно так или иначе объяснить влиянием гормонов, особенно эстрогенов, прогестерона и ХГЧ. В течение 7–12 недель после LMP гормоны беременности в основном вырабатываются желтым телом. Прогестерон, секретируемый желтым телом, стимулирует выработку децидуальных клеток эндометрия, которые питают бластоцисту до плацентации.По мере развития плаценты и дегенерации желтого тела в течение 12-17 недель плацента постепенно становится эндокринным органом беременности.
Плацента превращает слабые андрогены, секретируемые надпочечниками матери и плода, в эстрогены, необходимые для развития беременности. Уровень эстрогена повышается на протяжении всей беременности, увеличиваясь к рождению в 30 раз. Эстрогены обладают следующими действиями:
- Они подавляют выработку ФСГ и ЛГ, эффективно предотвращая овуляцию.(Эта функция является биологической основой гормональных противозачаточных таблеток.)
- Они вызывают рост тканей плода и необходимы для созревания легких и печени плода.
- Они способствуют жизнеспособности плода, регулируя выработку прогестерона и запуская синтез кортизола у плода, который способствует созреванию легких, печени и эндокринных органов, таких как щитовидная железа и надпочечники.
- Они стимулируют рост материнской ткани, что приводит к увеличению матки, расширению и разветвлению протоков молочных желез.
Релаксин, еще один гормон, выделяемый желтым телом, а затем плацентой, помогает подготовить организм матери к родам. Он увеличивает эластичность лонного сочленения и тазовых связок, освобождая место для растущего плода и позволяя расширить выходное отверстие таза для родов. Релаксин также помогает расширить шейку матки во время родов.
Плацента берет на себя синтез и секрецию прогестерона на протяжении всей беременности по мере дегенерации желтого тела. Как и эстроген, прогестерон подавляет ФСГ и ЛГ. Он также подавляет сокращения матки, защищая плод от преждевременных родов. Этот гормон уменьшается на поздних сроках беременности, что позволяет маточным сокращениям усиливаться и в конечном итоге перейти в настоящие роды. Плацента также производит ХГЧ. Помимо повышения выживаемости желтого тела, ХГЧ стимулирует мужские половые железы плода к секреции тестостерона, который необходим для развития мужской репродуктивной системы.
Как и эстроген, прогестерон подавляет ФСГ и ЛГ. Он также подавляет сокращения матки, защищая плод от преждевременных родов. Этот гормон уменьшается на поздних сроках беременности, что позволяет маточным сокращениям усиливаться и в конечном итоге перейти в настоящие роды. Плацента также производит ХГЧ. Помимо повышения выживаемости желтого тела, ХГЧ стимулирует мужские половые железы плода к секреции тестостерона, который необходим для развития мужской репродуктивной системы.
Передняя доля гипофиза увеличивает и увеличивает выработку гормонов во время беременности, повышая уровни тиреотропина, пролактина и адренокортикотропного гормона (АКТГ).Тиротропин в сочетании с плацентарными гормонами увеличивает выработку гормона щитовидной железы, что увеличивает скорость метаболизма матери. Это может заметно повысить аппетит беременной женщины и вызвать приливы. Пролактин стимулирует увеличение молочных желез при подготовке к производству молока. АКТГ стимулирует секрецию материнского кортизола, который способствует синтезу белка плода. Помимо гормонов гипофиза, повышенный уровень паращитовидных желез мобилизует кальций из материнских костей для использования плодами.
Увеличение веса
Второй и третий триместры беременности связаны с резкими изменениями анатомии и физиологии матери. Наиболее очевидный анатомический признак беременности — резкое увеличение брюшной полости в сочетании с увеличением веса матери. Этот вес является результатом роста плода, а также увеличенной матки, околоплодных вод и плаценты. Дополнительная ткань груди и резко увеличенный объем крови также способствуют увеличению веса. Удивительно, но накопление жира составляет всего около 2.3 кг (5 фунтов) при нормальной беременности и служит резервом для повышенных метаболических потребностей при грудном вскармливании.
В течение первого триместра матери не нужно потреблять дополнительные калории для поддержания здоровой беременности. Однако обычно наблюдается прибавка в весе примерно на 0,45 кг (1 фунт) в месяц. Во втором и третьем триместрах аппетит матери увеличивается, но ей необходимо потреблять дополнительно 300 калорий в день только для поддержки растущего плода. Большинство женщин набирают примерно 0.45 кг (1 фунт) в неделю.
Во втором и третьем триместрах аппетит матери увеличивается, но ей необходимо потреблять дополнительно 300 калорий в день только для поддержки растущего плода. Большинство женщин набирают примерно 0.45 кг (1 фунт) в неделю.
| Таблица 1. Факторы набора веса во время беременности | ||
|---|---|---|
| Компонент | Масса (кг) | Вес (фунты) |
| Плод | 3,2–3,6 | 7–8 |
| Плацента и оболочки плода | 0,9–1,8 | 2–4 |
| Амниотическая жидкость | 0,9–1,4 | 2–3 |
| Ткани груди | 0.9–1,4 | 2–3 |
| Кровь | 1,4 | 4 |
| Жир | 0,9–4,1 | 3–9 |
| Матка | 0,9–2,3 | 2–5 |
| Всего | 10–16,3 | 22–36 |
Изменения систем органов во время беременности
По мере того, как организм женщины адаптируется к беременности, происходят характерные физиологические изменения. Эти изменения могут иногда вызывать симптомы, которые в совокупности называют обычным дискомфортом во время беременности.
Изменения пищеварительной и мочевыделительной системы
Тошнота и рвота, иногда вызванные повышенной чувствительностью к запахам, обычны в течение первых нескольких недель или месяцев беременности. Это явление часто называют «утренним недомоганием», хотя тошнота может сохраняться весь день. Считается, что источником тошноты при беременности является повышенная циркуляция гормонов, связанных с беременностью, в частности циркулирующих эстрогенов, прогестерона и ХГЧ. Снижение перистальтики кишечника также может вызывать тошноту.Примерно к 12 неделе беременности тошнота обычно проходит.
Распространенной жалобой со стороны желудочно-кишечного тракта на поздних сроках беременности является желудочный рефлюкс или изжога, которая возникает в результате суживающего давления растущей матки на живот. Считается, что такое же снижение перистальтики, которое может способствовать тошноте на ранних сроках беременности, также является причиной запоров, связанных с беременностью, по мере ее прогрессирования.
Считается, что такое же снижение перистальтики, которое может способствовать тошноте на ранних сроках беременности, также является причиной запоров, связанных с беременностью, по мере ее прогрессирования.
Давление матки вниз также сдавливает мочевой пузырь, что приводит к частому мочеиспусканию.Проблема усугубляется повышенным выделением мочи. Кроме того, материнская мочевыделительная система обрабатывает как материнские, так и фетальные отходы, дополнительно увеличивая общий объем мочи.
Изменения в системе кровообращения
Объем крови значительно увеличивается во время беременности, так что во время родов он превышает объем крови до зачатия на 30 процентов, или примерно на 1-2 литра. Большой объем крови помогает удовлетворить потребности плода в питании и удалении фетальных шлаков. В сочетании с увеличением объема крови во время беременности также умеренно повышаются пульс и артериальное давление.По мере роста плода матка сжимает нижележащие кровеносные сосуды таза, препятствуя венозному оттоку от ног и области таза. В результате у многих беременных женщин развивается варикозное расширение вен или геморрой.
Изменения дыхательной системы
Во второй половине беременности минутный объем дыхания (объем газа, вдыхаемого или выдыхаемого легкими в минуту) увеличивается на 50 процентов, чтобы компенсировать потребность плода в кислороде и повышенный уровень метаболизма матери.Растущая матка оказывает давление вверх на диафрагму, уменьшая объем каждого вдоха и потенциально вызывая одышку или одышку. В течение последних нескольких недель беременности таз становится более эластичным, и плод опускается ниже в процессе, называемом осветлением . Обычно это облегчает одышку.
Слизистая оболочка дыхательных путей набухает в ответ на усиление кровотока во время беременности, что приводит к заложенности носа и носовым кровотечениям, особенно в холодную и сухую погоду.Часто рекомендуется использовать увлажнитель воздуха и увеличивать потребление жидкости, чтобы предотвратить заложенность носа.
Изменения в покровной системе
Рис. 2. Черная линия, темная медиальная линия, идущая от пупка к лобку, формируется во время беременности и сохраняется в течение нескольких недель после родов. Показанная здесь черная линия соответствует сроку беременности 22 недели.
Дерма сильно растягивается, чтобы вместить растущую матку, ткань груди и жировые отложения на бедрах и бедрах.Разорванная соединительная ткань под дермой может вызвать стрии (растяжки) на животе, которые во время беременности выглядят как красные или пурпурные пятна, которые переходят в серебристо-белый цвет через несколько месяцев после родов.
Повышение уровня меланоцит-стимулирующего гормона в сочетании с эстрогенами затемняет ареолы и создает линию пигмента от пупка до лобка, называемую черной линией (рис. 2). Производство меланина во время беременности может также привести к потемнению или обесцвечиванию кожи лица, создавая хлоазму, или «маску беременности».”
Физиология труда
Роды или роды , как правило, происходят в течение недели после срока родов, если женщина не беременна более чем одним плодом, из-за чего у нее обычно рано начинаются роды. По мере того как беременность приближается к последней неделе, в ответ на гормоны, вызывающие роды, происходят некоторые физиологические изменения.
Во-первых, напомним, что прогестерон подавляет сокращения матки в течение первых нескольких месяцев беременности.Когда наступает седьмой месяц беременности, уровень прогестерона плато, а затем падает. Однако уровни эстрогена в материнском кровотоке продолжают расти. Увеличение соотношения эстрогена и прогестерона делает миометрий (гладкую мышцу матки) более чувствительным к стимулам, которые способствуют сокращению (потому что прогестерон больше не подавляет их). Более того, на восьмом месяце беременности уровень кортизола у плода повышается, что увеличивает секрецию эстрогена плацентой и еще больше подавляет успокаивающее действие прогестерона на матку.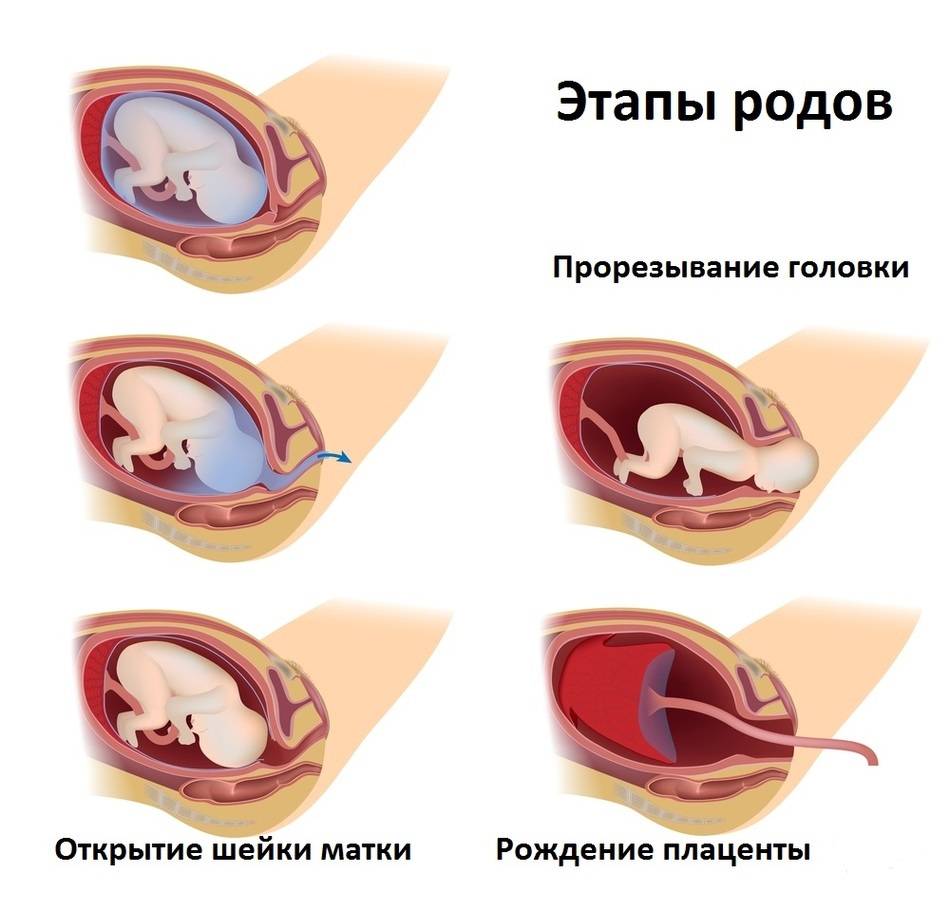 Некоторые женщины могут ощущать результат снижения уровня прогестерона на поздних сроках беременности в виде слабых и нерегулярных перистальтических сокращений Брэкстона-Хикса , также называемых ложными родами. Эти сокращения часто можно облегчить отдыхом или гидратацией.
Некоторые женщины могут ощущать результат снижения уровня прогестерона на поздних сроках беременности в виде слабых и нерегулярных перистальтических сокращений Брэкстона-Хикса , также называемых ложными родами. Эти сокращения часто можно облегчить отдыхом или гидратацией.
Рис. 3. Положительная обратная связь гормонов способствует началу родов.
Распространенным признаком того, что роды будут недолговечными, является так называемое «кровавое зрелище». Во время беременности в цервикальном канале скапливается слизистая пробка, перекрывающая вход в матку.Примерно за 1-2 дня до начала настоящих родов эта пробка расшатывается и выходит вместе с небольшим количеством крови.
Тем временем задний гипофиз усиливает секрецию окситоцина, гормона, который стимулирует схватки. В то же время миометрий увеличивает свою чувствительность к окситоцину, экспрессируя больше рецепторов этого гормона. По мере приближения родов окситоцин начинает стимулировать более сильные и болезненные сокращения матки, которые — в петле положительной обратной связи — стимулируют секрецию простагландинов из плодных оболочек.Подобно окситоцину, простагландины также усиливают сократительную способность матки. Гипофиз плода также выделяет окситоцин, который еще больше увеличивает количество простагландинов. Учитывая важность окситоцина и простагландинов для начала и поддержания родов, неудивительно, что, когда беременность не переходит в роды и ее необходимо вызвать, фармацевтическая версия этих соединений (называемая питоцином) вводится внутривенно. .
Наконец, растяжение миометрия и шейки матки доношенным плодом в макушке (головой вниз) рассматривается как стимулятор сокращений матки.Сумма этих изменений вызывает регулярные схватки, известные как истинные роды , которые со временем становятся более сильными и частыми. Боль во время родов объясняется гипоксией миометрия во время сокращений матки.
Этапы родов
Процесс родов можно разделить на три этапа: расширение шейки матки, изгнание новорожденного и послед.
Расширение шейки матки
Для естественных родов шейка матки должна полностью расшириться до 10 см в диаметре — достаточно широкой, чтобы родить голову новорожденного.Стадия расширения — самый продолжительный период родов и обычно занимает 6–12 часов. Однако он может варьироваться в широких пределах и может занять минуты, часы или дни, частично в зависимости от того, рожала ли мать раньше; в каждом последующем роде этот этап имеет тенденцию быть короче.
Рисунок 4. Щелкните, чтобы увеличить изображение. Стадии родов включают стадию 1 — раннее раскрытие шейки матки; 2 стадия — полное раскрытие и изгнание новорожденного; и Стадия 3, доставка плаценты и связанных с ней плодных оболочек.(Положение плеча новорожденного описывается относительно матери.)
Настоящие роды протекают по положительной обратной связи, при которой сокращения матки растягивают шейку матки, заставляя ее расширяться и стираться или становиться тоньше. Растяжение шейки матки вызывает рефлекторные сокращения матки, которые еще больше расширяют и стирают шейку матки. Кроме того, расширение шейки матки увеличивает секрецию окситоцина гипофизом, что, в свою очередь, вызывает более сильные сокращения матки. Когда начинаются роды, сокращения матки могут происходить каждые 3–30 минут и продолжаться всего 20–40 секунд; однако к концу этого этапа схватки могут происходить так часто, как каждые 1.5–2 минуты и длится целую минуту.
Каждое сокращение резко снижает приток оксигенированной крови к плоду. По этой причине очень важно, чтобы период расслабления наступал после каждого сокращения. Дистресс плода, измеряемый как стойкое снижение или увеличение частоты сердечных сокращений плода, может быть результатом сильных сокращений, которые слишком сильны или продолжительны для восстановления насыщенной кислородом крови плода. Такая ситуация может быть причиной экстренных родов с использованием вакуума, щипцов или хирургического вмешательства путем кесарева сечения.
Примерно у 12 процентов женщин околоплодные оболочки разрываются до начала родов; они обычно разрываются в конце стадии расширения в ответ на чрезмерное давление со стороны головки плода, входящей в родовые пути.
Этап отчисления
Этап изгнания начинается, когда головка плода входит в родовые пути, и заканчивается рождением новорожденного. Обычно это занимает до 2 часов, но может длиться дольше или завершиться за несколько минут, отчасти в зависимости от ориентации плода.Вершинное предлежание, известное как передняя вершина затылка, является наиболее частым предлежанием и связано с наибольшей легкостью вагинальных родов. Плод обращен к материнскому спинному мозгу, и самая маленькая часть головы (задняя часть, называемая затылком) первой выходит из родовых путей.
Менее чем в 5% рождений ребенок ориентирован тазовым предлежанием или ягодицами вниз. При полном ягодичном предлежании обе ноги скрещены и ориентированы вниз. При откровенном тазовом предлежании ноги ориентированы вверх.До 1960-х годов тазовые предлежания были обычным явлением — вагинально. Сегодня большинство родов при тазовом предлежании осуществляется с помощью кесарева сечения.
Вагинальные роды связаны со значительным растяжением влагалищного канала, шейки матки и промежности. До последних десятилетий онемение промежности и выполнение эпизиотомии — разреза задней стенки влагалища и промежности — было обычной процедурой для акушера. Промежность теперь чаще рвется сама по себе во время родов.И эпизиотомию, и разрыв промежности необходимо зашить вскоре после рождения, чтобы обеспечить оптимальное заживление. Хотя ушивание неровных краев разрыва промежности может быть сложнее, чем ушивание эпизиотомии, разрывы заживают быстрее, менее болезненны и связаны с меньшим повреждением мышц вокруг влагалища и прямой кишки.
При рождении головы новорожденного акушер аспирирует слизь изо рта и носа перед первым вдохом новорожденного. После рождения головы остальное тело обычно быстро следует за ней.Затем дважды зажимают пуповину и между зажимами делают разрез. На этом завершается второй этап родов.
После рождения головы остальное тело обычно быстро следует за ней.Затем дважды зажимают пуповину и между зажимами делают разрез. На этом завершается второй этап родов.
Послед
Рождение плаценты и связанных с ней оболочек, обычно называемое последом , знаменует собой заключительную стадию родов. После изгнания новорожденного миометрий продолжает сокращаться. Это движение отсекает плаценту от задней стенки матки. Затем он легко выводится через влагалище. Продолжение сокращений матки снижает кровопотерю из плаценты.Рождение плаценты знаменует начало послеродового периода — периода примерно 6 недель сразу после родов, в течение которого организм матери постепенно возвращается в небеременное состояние. Если плацента не рождается самопроизвольно в течение примерно 30 минут, она считается задержанной, и акушер может попытаться удалить ее вручную. Если это не поможет, может потребоваться операция.
Важно, чтобы акушер осмотрел изгнанную плаценту и плодные оболочки, чтобы убедиться, что они не повреждены.Если в матке останутся фрагменты плаценты, они могут вызвать послеродовое кровотечение. Сокращения матки продолжаются в течение нескольких часов после родов, чтобы вернуть матке ее размер, который был до беременности, в процессе, называемом инволюция , который также позволяет органам брюшной полости матери вернуться в то место, где они были до беременности. Грудное вскармливание облегчает этот процесс.
Хотя послеродовые сокращения матки ограничивают кровопотерю из-за отслоения плаценты, у матери действительно наблюдаются послеродовые выделения из влагалища, называемые лохии .Он состоит из клеток слизистой оболочки матки, эритроцитов, лейкоцитов и другого мусора. Толстые темные lochia rubra (красные лохии) обычно сохраняются в течение 2–3 дней и заменяются lochia serosa, более тонкой розоватой формой, которая сохраняется примерно до десятого дня послеродового периода. По истечении этого периода скудные кремообразные или водянистые выделения, называемые lochia alba (белые лохии), могут продолжаться еще 1-2 недели.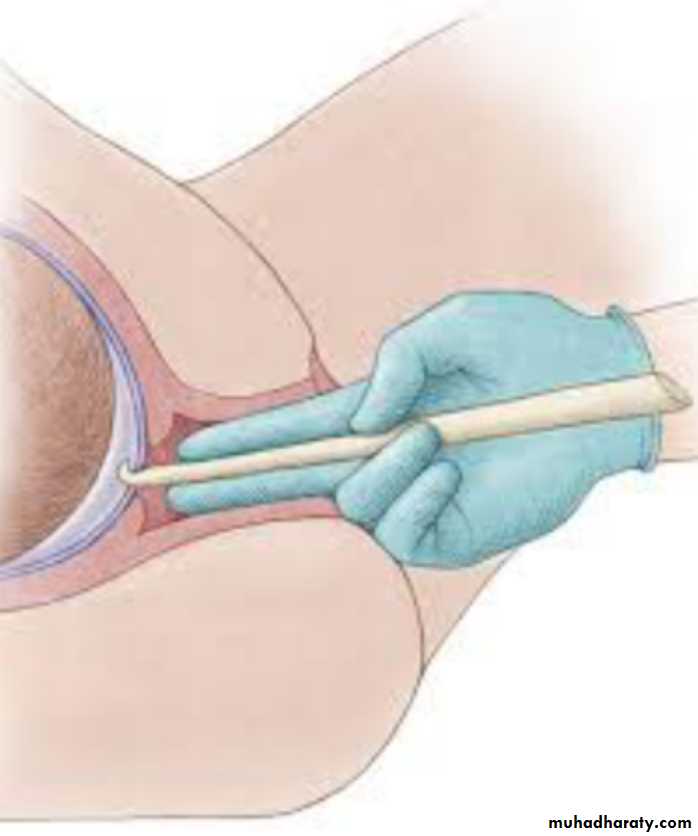
Обзор главы
Гормоны (особенно эстрогены, прогестерон и ХГЧ), секретируемые желтым телом, а затем плацентой, ответственны за большинство изменений, происходящих во время беременности.Эстроген поддерживает беременность, способствует жизнеспособности плода и стимулирует рост тканей матери и развивающегося плода. Прогестерон предотвращает развитие новых фолликулов яичников и подавляет сократительную способность матки.
Увеличение веса во время беременности в основном происходит в области груди и живота. Во время беременности часто наблюдаются тошнота, изжога и частое мочеиспускание. Во время беременности объем материнской крови увеличивается на 30 процентов, а минутный объем дыхания увеличивается на 50 процентов.На коже могут появиться растяжки, и может увеличиться выработка меланина.
На поздних сроках беременности снижение прогестерона и растягивающая сила плода приводят к усилению раздражительности матки и быстрым родам. Сокращения служат для расширения шейки матки и изгнания новорожденного. Далее следует доставка плаценты и связанных с ней плодных оболочек.
Самопроверка
Ответьте на вопросы ниже, чтобы увидеть, насколько хорошо вы понимаете темы, затронутые в предыдущем разделе.
Вопросы о критическом мышлении
- Девин на 35 неделе беременности своим первым ребенком, когда она прибыла в родильное отделение и сообщила, что, по ее мнению, у нее начались схватки. Она заявляет, что в последние несколько часов у нее были слабые диффузные схватки. Однако обследование показывает, что слизистая пробка, блокирующая шейку матки, цела и шейка еще не начала расширяться. Ей советуют вернуться домой. Почему?
- Жанин на 41 неделе беременности первым ребенком, когда она прибыла в родильное отделение и сообщила, что, по ее мнению, рожала «несколько дней», но «это просто никуда не денется.«Во время клинического обследования у нее случаются несколько легких схваток, каждое продолжительностью около 15–20 секунд; однако шейка матки расширена всего на 2 см, а амниотический мешок не поврежден.
 Жанин помещают в родильное отделение, и ей начинают внутривенное вливание питоцина. Почему?
Жанин помещают в родильное отделение, и ей начинают внутривенное вливание питоцина. Почему?
Показать ответы
- Девин, скорее всего, испытывает схватки Брэкстона-Хикса, также известные как ложные роды. Это легкие сокращения, которые не способствуют раскрытию шейки матки и не связаны с приближающимися родами.Они, вероятно, рассеются с отдыхом.
- Джанин находится на 41 неделе беременности, и из-за легких схваток, которые она испытывала «в течение нескольких дней», шейка матки расширилась до 2 см. Эти факты говорят о том, что она рожает, но роды не развиваются должным образом. Питоцин — это фармацевтический препарат синтетических простагландинов и окситоцина, который увеличивает частоту и силу сокращений и помогает родам перейти к родам.
Глоссарий
послед: третья стадия родов, при которой происходит изгнание плаценты и связанных с ней плодных оболочек
Сокращения Брэкстона-Хикса: слабых и нерегулярных перистальтических сокращений, которые могут возникать во втором и третьем триместрах; они не указывают, что роды неизбежны
дилатация: первый период родов, связанный с увеличением диаметра шейки матки
Эпизиотомия: Разрез задней стенки влагалища и промежности, облегчающий роды через естественные родовые пути
изгнание: второй период родов, во время которого мать давит схватками; этот этап заканчивается рождением
инволюция: послеродовое уменьшение матки до ее объема до беременности
осветление: опускание плода в таз на поздних сроках беременности; также называется «отбрасывание»
lochia: Послеродовые выделения из влагалища, которые начинаются кровью и заканчиваются беловатыми выделениями; конец лохий сигнализирует о том, что место прикрепления плаценты зажило
роды: роды
триместр: деление срока беременности на три трехмесячных срока
истинные роды: регулярных схваток, непосредственно предшествующих родам; они не ослабевают с гидратацией или отдыхом, со временем они становятся более частыми и сильными
Питоцин и родовые травмы
Когда, наконец, наступает время рождения ребенка в конце беременности, организм матери начинает выделять уникальный гормон, называемый окситоцином. Окситоцин — это то, что вызывает сокращения матки и в основном питает процесс родов и родоразрешения.
Окситоцин — это то, что вызывает сокращения матки и в основном питает процесс родов и родоразрешения.
Питоцин (и синтоцинон) является синтетической репродукцией гормона окситоцина. Врачи часто назначают питоцин беременным женщинам, чтобы вызвать начало родов путем стимуляции сокращений матки и / или для ускорения родов. Питоцин широко используется в родильных домах и родильных отделениях и может быть очень эффективным при осторожном и ответственном использовании. Однако использование питоцина для стимулирования или ускорения родов часто приводит к чрезмерной стимуляции и дистрессу плода, что увеличивает риск родовой травмы.
Питоцин — неплохой препарат. Но это опасно с опасными побочными эффектами. С побочными эффектами обычно справляются внимательные акушеры и медсестры.
Что такое питоцин?
Питоцин — искусственная форма окситоцина. Окситоцин — это естественный гормон, выделяемый гипофизом, и он выполняет важную функцию в процессе родов. Окситоцин стимулирует мышцы матки сокращаться и запускать процесс детского труда. Окситоцин продолжает подпитывать процесс родов и родоразрешения, побуждая организм выделять простагландины, что еще больше увеличивает частоту и интенсивность сокращений матки.Питоцин вводят внутривенно для стимуляции схваток.
Питоцин быстро всасывается в кровоток и вызывает те же биологические реакции в организме матери, что и окситоцин. Питоцин связывается с рецепторами матки. Это активизирует мышцы матки женщины для облегчения сокращений.
акушеры-гинекологи обычно используют питоцин по одной из двух причин: (1) чтобы вызвать начало родов, когда ребенок задерживается; и (2) для стимуляции схваток и быстрого старта родов, которые не прогрессируют достаточно быстро.
Проблемы с питоцином
Питоцин имеет своих критиков. Несколько исследований показали, что использование питоцина увеличивает риск родовых травм и других негативных событий во время родов. Это объясняется двумя основными проблемами, связанными с питоцином: (1) ответ на дозу; и (2) гиперстимуляция.
Дать правильное количество питоцина очень проблематично, поскольку действие препарата на женщин сильно различается. Некоторые женщины, получающие питоцин, имеют тенденцию чрезмерно реагировать на препарат и начинают иметь слишком сильные и частые схватки.Но у других женщин такая же доза Питоцина может иметь незначительный эффект или вообще не иметь эффекта. Эта проблема часто усугубляется тем фактом, что после приема питоцина врачи не могут реально измерить его эффект. Еще один уровень сложности — задержка реакции на питоцин. Эффект Питоцина проявляется только через 30-45 минут после его введения. В результате вторые дозы питоцина часто назначаются до того, как можно будет полностью оценить эффекты первоначальной дозы.
Вторая проблема, которая делает Питоцин настолько проблематичным, — это потенциально опасный побочный эффект, известный как гиперстимуляция.При передозировке окситоцина или чрезмерной реакции женщины на него возникает тенденция к гиперстимуляции мышц матки. Этот тип чрезмерной стимуляции может вызвать слишком сильные, слишком частые или слишком продолжительные схватки, которые могут перегрузить плаценту и угрожать здоровью ребенка.
В конечном итоге индукция вызывает у пациента роды. Роды вызывают схватки. Сокращение может повлиять на кровоток и кислород, доставляемый к плаценте. Плацента — ключевой орган, который развивается внутри матки и прикрепляется к стенке матки.Плацента отвечает за доставку кислорода и питательных веществ от матери к ребенку, пока ребенок не родится и не начнет дышать самостоятельно. Каждый раз, когда во время родов происходят сокращения матки, плацента на мгновение сжимается, и приток крови к ребенку ограничивается до тех пор, пока сокращение не прекратится. Это делает очень важным достаточное время отдыха между схватками, потому что это дает ребенку возможность получить кислород до следующих схваток.
Таким образом, если по какой-либо причине происходит нарушение притока кислорода к плоду, схватки усугубят проблему, в результате чего ребенок будет нуждаться в критическом кислороде.
Гиперстимуляция питоцином может привести к интенсивным сокращениям с перерывом всего в 2 минуты между ними. Это может серьезно нарушить функциональность плаценты во время схваток и ограничить доставку кислорода ребенку. Кислородная недостаточность во время родов чрезвычайно опасна и является одной из основных причин неврологических родовых травм, которые могут привести к необратимой инвалидности, например, к церебральному параличу.
Некоторые женщины считают, что роды с применением усилителя окситоцина более болезненны.Это вполне может быть правдой, но нет медицинской литературы, подтверждающей эту теорию. Вот еще один пример: «люди думают, что…». Существует также теория, согласно которой более тяжелым женщинам требуется больше питоцина, чтобы вызвать схватки, чем более стройным женщинам. В Университете Аризоны проводится клиническое испытание этой теории.
Руководство по питоцину
Неотъемлемые опасности, присущие питоцину, привели к разработке очень строгих медицинских руководств по правильному применению препарата.В этих рекомендациях говорится, что Питоцин следует назначать консервативно, начиная с очень низкой дозы, при тщательном мониторинге стресса плода. После того, как сокращения матки станут нормальными, дальнейшее введение Питоцина прекращается. Наконец, если роды по-прежнему не прогрессируют даже после того, как питоцин вызвал нормальную сократительную активность, врачи должны прибегнуть к кесарево сечению, а НЕ больше питоцина.
Удивительная роль гормонов, таких как окситоцин и релаксин, во время родов
Мне часто доставляет удовольствие работать с женщинами, которые обращаются за советом по вопросам фертильности, зачатия или беременности при проблемах с щитовидной железой, диабете или СПКЯ.Однако я не имею прямого отношения к самой работе.
Тем не менее я подумал, что вам будет интересно прочитать о важной роли, которую играют гормоны в настоящее время. Вы можете думать о гормонах как о «химических посланниках», роль которых заключается в передаче информации и обратной связи между тканями и органами тела.
Физическое действие гормонов
Как вы знаете, в последние недели беременности плод опускается ниже в таз.Возможно, вы не знаете, что это происходит за счет изменения баланса эстрогена и прогестерона и повышения уровня простагландинов , которые вместе расслабляют матку.
Так как это позволяет голове ребенка иметь более тесный контакт с шейкой матки, шейка матки затем растягивается, и тело стимулируется к выработке окситоцина , который, в свою очередь, попадает в кровоток и запускает предродовые сокращения или сжатия.
Эти затяжки мягко вращают ребенка по часовой стрелке, и чем больше он задвинут подбородком, тем теснее голова будет соприкасаться с шейкой матки. Это, в свою очередь, создает более высокий уровень окситоцина, поэтому мышцы матки и брюшной полости сокращаются сильнее, и начинаются роды.
Для выхода ребенка из матки шейка матки должна размягчиться и расшириться. Считается, что высокие уровни окситоцина вызывают выработку простагландинов , которые могут играть в этом роль.
Мы знаем, что уровни релаксина также увеличиваются, и это также помогает шейке матки удлиняться и смягчаться, а тазу — расширяться и смягчаться. Relaxin дополнительно помогает бедрам быть более гибкими.
По мере развития родов организм вырабатывает естественные гормоны, облегчающие боль, — бета-эндорфины . Они также подавляют иммунную систему, поэтому она не действует против ребенка.
Если вы испытываете стресс во время родов, выделяется больше бета-эндорфинов, которые затем снижают уровень окситоцина и замедляют роды, поэтому важно сохранять спокойствие и расслабление, насколько это возможно.
Наконец, внезапный прилив адреналина и норадреналина ( вместе известных как катехоламины) вызывает прилив энергии у матери и несколько очень сильных сокращений для рождения ребенка./182179229-56a76fb13df78cf77295ef35.jpg) Этому способствует адреналин, стимулирующий уровень простагландина и кортизола. На этом этапе мать, вероятно, почувствует сухость во рту и расширенные зрачки, которые являются классическими индикаторами высокого выброса катехоламинов.
Этому способствует адреналин, стимулирующий уровень простагландина и кортизола. На этом этапе мать, вероятно, почувствует сухость во рту и расширенные зрачки, которые являются классическими индикаторами высокого выброса катехоламинов.
Когда ребенок рождается, способность кормить грудью уже активирована, поскольку бета-эндорфины также стимулируют гормон под названием пролактин , который известен как лактогенный гормон и стимулирует выработку молока.
Эмоциональное действие гормонов
Окситоцин , производимый в гипоталамусе и хранящийся в задней доле гипофиза , иногда называют «усилителем социальных эмоций», он заставит вас почувствовать эйфорию и восприимчивость к ребенку; это также снимет стресс и успокоит вас.
Окситоцин будет оставаться в вашем теле после родов, и именно он помогает вам чувствовать себя расслабленным и привязанным к ребенку. Контакт кожи с кожей и глазами, а также прикладывание новорожденного к груди также стимулируют выработку окситоцина и пролактина.
Между прочим, ваш ребенок также вырабатывает окситоцин до и во время родов.
Также секретируемые гипофизом бета-эндорфины также известны как гормоны удовольствия, эйфории и превосходства. Они помогают матери ощутить восторг и счастье. Они также присутствуют в грудном молоке, поэтому у младенцев наблюдается естественный пик после кормления.
Выделяются надпочечниками , адреналин и норадреналин активируют нервную систему к бегству или борьбе, поскольку они реагируют на страх, голод, холод или возбуждение.
Вырабатывается гипофизом, пролактин известен как материнский гормон и является гормоном подчинения или подчинения. Это помогает расслабить, бдительность и уделить внимание физическому и эмоциональному здоровью ребенка.
Другие источники гормонов
Эстроген в основном вырабатывается в яичниках, а прогестерон вырабатывается в яичниках, надпочечниках и во время беременности плацентой. Relaxin также продуцируется яичниками и плацентой
Relaxin также продуцируется яичниками и плацентой
Простагландины образуются в ходе химической реакции, при которой ткань повреждена или инфицирована. Стимулирует образование тромбов и сокращение стенок кровеносных сосудов. Он также контролирует овуляцию и роды.
Кортизол вырабатывается надпочечниками.
Надеюсь, это было для вас полезно. Не стесняйтесь поделиться этим постом с другими женщинами, которым это может быть интересно.Возможно, вас заинтересуют следующие сообщения блога
, связанные с фертильностью и беременностью.
Проблемы с щитовидной железой и попытка зачать ребенка
Подготовка к успешной беременности с заболеванием щитовидной железы
Важность поддержания хорошего уровня йода
Следует ли всем беременным женщинам проходить скрининг на гестационный диабет
Сахарный диабет при беременности
Беременность и болезни щитовидной железы
Несмотря на то, что мы делаем все возможное, чтобы все советы по здоровью на этом веб-сайте были точными и актуальными, они предназначены для информационных целей и не должны заменять посещение вашего врача или медицинского работника.
Поскольку совет носит общий характер, а не конкретный для отдельных лиц, доктор Вандерпамп не может нести никакой ответственности за действия, связанные с его использованием, а также не может нести ответственность за содержание каких-либо страниц, на которые есть внешняя ссылка
Эндокринология Роды1 | Журнал клинической эндокринологии и метаболизма
Чтобы обеспечить оптимальную выживаемость новорожденного, время родов должно строго контролироваться.Преждевременные роды резко увеличивают риск рождения нежизнеспособного недоношенного ребенка. После того, как ребенок повзрослеет, внутриутробная среда становится враждебной. У переношенных плодов повышается частота внутриутробной гибели. Чтобы максимизировать выживаемость младенцев, были разработаны механизмы, позволяющие увеличивать матку и сокращать схватки во время беременности, а также своевременно начинать роды. У женщин этот процесс осознается лишь частично. Контроль времени родов сложен и включает взаимодействие матери, плода, плаценты и плодных оболочек.У женщин инвазивное исследование внутриматочной среды ограничено по этическим соображениям. Однако контроль беременности и родов сильно зависит от вида. Хотя о процессе деторождения у грызунов и овец известно гораздо больше, чем у людей, хороших бесприматных моделей деторождения у человека не существует. Даже у нечеловеческих приматов эндокринная среда и механизмы контроля существенно отличаются от людей. У женщин существует сложная схема начала родов, и нет простой цепочки событий, как у других видов.Например, не может быть показано ни резкого повышения уровня циркулирующего эстрогена, ни резкого снижения уровня циркулирующего прогестерона, чтобы сигнализировать о начале родов при всех беременностях. Данные свидетельствуют о том, что существует множество паракринных / аутокринных событий, гормональных изменений плода и перекрывающихся механизмов контроля матери / плода для запуска родов у женщин.
У переношенных плодов повышается частота внутриутробной гибели. Чтобы максимизировать выживаемость младенцев, были разработаны механизмы, позволяющие увеличивать матку и сокращать схватки во время беременности, а также своевременно начинать роды. У женщин этот процесс осознается лишь частично. Контроль времени родов сложен и включает взаимодействие матери, плода, плаценты и плодных оболочек.У женщин инвазивное исследование внутриматочной среды ограничено по этическим соображениям. Однако контроль беременности и родов сильно зависит от вида. Хотя о процессе деторождения у грызунов и овец известно гораздо больше, чем у людей, хороших бесприматных моделей деторождения у человека не существует. Даже у нечеловеческих приматов эндокринная среда и механизмы контроля существенно отличаются от людей. У женщин существует сложная схема начала родов, и нет простой цепочки событий, как у других видов.Например, не может быть показано ни резкого повышения уровня циркулирующего эстрогена, ни резкого снижения уровня циркулирующего прогестерона, чтобы сигнализировать о начале родов при всех беременностях. Данные свидетельствуют о том, что существует множество паракринных / аутокринных событий, гормональных изменений плода и перекрывающихся механизмов контроля матери / плода для запуска родов у женщин.
Чтобы роды произошли, в репродуктивном тракте женщины должны произойти два изменения. Во-первых, матка должна быть преобразована из неподвижной структуры с диссинхронными сокращениями в активный координированно сокращающийся орган со сложными переплетенными мышечными компонентами.Это требует образования щелевых контактов между клетками миометрия, чтобы обеспечить передачу контрактильного сигнала. Второе изменение заключается в том, что соединительная ткань и гладкие мышцы шейки матки должны расширяться, чтобы плод мог выйти из матки. Во время беременности существует динамический баланс между силами, вызывающими покой матки, и силами, вызывающими скоординированную сократительную способность матки. Также существует баланс между силами, которые удерживают шейку матки закрытой, чтобы предотвратить опорожнение матки, и силами, которые смягчают шейку матки и позволяют ей расширяться.Чтобы роды произошли, оба баланса должны быть отклонены в пользу активного опорожнения матки.
Также существует баланс между силами, которые удерживают шейку матки закрытой, чтобы предотвратить опорожнение матки, и силами, которые смягчают шейку матки и позволяют ей расширяться.Чтобы роды произошли, оба баланса должны быть отклонены в пользу активного опорожнения матки.
Принимая во внимание, что может существовать последний общий путь начала родов, который включает изменения в метаболизме простагландинов и кальция, существует множество, иногда дополняющих друг друга, инициирующих факторов, участвующих в начале родов (1). Это эндокринные, паракринные и аутокринные. «Последний общий путь» к родам, вероятно, будет множественными, параллельными, интерактивными путями, которые склонят чашу весов в пользу координированной сократимости матки и раскрытия шейки матки.Эти механизмы включают переход от прогестерона к преобладанию эстрогена, повышенную чувствительность к окситоцину, образование щелевых контактов и повышенную активность простагландинов. Снижение активности оксида азота (NO) и повышенный приток кальция в миоциты необходимы для сократимости матки (2, 3). Дополнительные изменения в шейке матки, включающие снижение преобладания прогестерона и действия простагландинов и релаксина за счет изменений соединительной ткани, коллагенолиза и снижения стабилизации коллагена с помощью ингибиторов металлопротеиназы, что приводит к размягчению и расширению шейки матки (4).
Понятно, что вышеупомянутые пути не включают все. Другие факторы, такие как эндотелин, вовлечены в изменения матки, способствующие усилению кровотока и активности миометрия (5). Также ясно, что при многих перекрывающихся механизмах уменьшение или отсутствие одного компонента может быть компенсировано изменениями в других путях. По аналогии, у мышей с нокаутом определенных генов CRH и окситоцин не нужны для нормального родоразрешения. Хотя нокаут циклооксигеназы (ЦОГ) -1, ЦОГ-2, фосфолипазы А2 и релаксина действительно изменяют время родов, они не препятствуют опорожнению матки и раскрытию шейки матки у всех животных (6). Таким образом, в игру должны вступить дополнительные действия для системы. Также весьма вероятно, что многие причины преждевременных родов отличаются от тех, которые были вызваны в срок. На самом деле, существует несколько причин преждевременных родов. Например, инфекция может подавить один или несколько механизмов контроля нормальных родов. Или, более конкретно, дефицит хориодецидуального фермента (такого как 15-гидрокси-PG-дегидрогеназа) может изменить метаболизм простагландина E 2 (PGE 2 ), что приведет к его избытку и, в конечном итоге, к началу родов (7 , 8).С другой стороны, новым и еще не определенным образом недоношенность у пациентов, индукция овуляции которых включала человеческие менопаузальные гонадотропины, связана с гиперрелаксинемией (9). Многие инициирующие механизмы могут быть вовлечены в недоношенность из-за других причин, таких как преждевременный разрыв мембраны или недоношенность, связанная с аномалиями матки. Таким образом, в то время как начало доношенных родов кажется вполне предсказуемой цепочкой событий, преждевременные роды выглядят так, как если бы нормальная цепь событий произошла в месте, зависящем от этиологии.
Таким образом, в игру должны вступить дополнительные действия для системы. Также весьма вероятно, что многие причины преждевременных родов отличаются от тех, которые были вызваны в срок. На самом деле, существует несколько причин преждевременных родов. Например, инфекция может подавить один или несколько механизмов контроля нормальных родов. Или, более конкретно, дефицит хориодецидуального фермента (такого как 15-гидрокси-PG-дегидрогеназа) может изменить метаболизм простагландина E 2 (PGE 2 ), что приведет к его избытку и, в конечном итоге, к началу родов (7 , 8).С другой стороны, новым и еще не определенным образом недоношенность у пациентов, индукция овуляции которых включала человеческие менопаузальные гонадотропины, связана с гиперрелаксинемией (9). Многие инициирующие механизмы могут быть вовлечены в недоношенность из-за других причин, таких как преждевременный разрыв мембраны или недоношенность, связанная с аномалиями матки. Таким образом, в то время как начало доношенных родов кажется вполне предсказуемой цепочкой событий, преждевременные роды выглядят так, как если бы нормальная цепь событий произошла в месте, зависящем от этиологии.
Эстроген
Эстроген необходим для развития и функционирования матки. Эстрогены отвечают за синтез сократительных белков и регуляторных ферментов, необходимых для сократительной способности матки. У девочек в препубертатном возрасте матка небольшого размера. Только после выделения эстрогена матка увеличивается в размерах и развивает способность реагировать на стимуляторы и ингибиторы сокращений. Эстроген увеличивает концентрацию рецепторов окситоцина и α-адренергических агентов, которые модулируют мембранные кальциевые каналы (10).Эстрогены имеют решающее значение для внутриклеточной коммуникации. Эстрогены увеличивают синтез коннексина 43 и образование щелевых контактов в миометрии (11). Это позволяет координировать сокращения матки. Эстроген также стимулирует выработку простагландинов F2α и E 2 , которые стимулируют сокращения матки (12). У женщин, хотя эстрадиол продолжает оставаться на высоком уровне, у него нет резкого увеличения предродов, как у овец, где он ответственен за начало родов.
У женщин, хотя эстрадиол продолжает оставаться на высоком уровне, у него нет резкого увеличения предродов, как у овец, где он ответственен за начало родов.
Эстрогены контролируют созревание шейки матки.Это может быть связано с подавлением рецептора эстрогена. Контроль размягчения шейки матки, который включает перестройку и перестройку коллагена, эластина и гликозаминогликанов, таких как декорин, недостаточно изучен и плохо изучен (4).
Метаболизм эстрогенов во время беременности у людей и других высших приматов отличается от метаболизма всех других видов. В плаценте человека отсутствует значительное количество 17-гидроксилазы / 17-20 лиазы. Этот фермент необходим в синтезе эстрадиола из прогестерона.Прогестерон синтезируется из ацетата и холестерина в плаценте. Выработка эстрогена у человека во время беременности сложна. Зона надпочечников у плода продуцирует сульфат дегидроэпиандростерона (ДГЭАС), который может быть гидроксилирован до 16-ОН-ДГЭАС в печени плода. 16-ОН-ДГЭАС может ароматизироваться плацентой с образованием эстриола, основного эстрогена, циркулирующего при беременности человека. В отличие от небеременного состояния на поздних сроках беременности яичник является второстепенным источником циркулирующих эстрогенов.Эстрадиол и эстрон синтезируются плацентарной ароматизацией DHEAS как из материнского, так и из фетального источников; однако более 90% эстриола получают из 16-OH DHA плода (13).
Концентрация эстриола в сыворотке и слюне увеличивается в течение последних 4–6 недель беременности. На протяжении последних двух пятых беременности уровни эстриола в слюне у женщин, которым суждено родиться преждевременно, выше, чем у женщин контрольной группы, родивших доношенных родов. Похоже, что у женщин, родивших преждевременно, наблюдается повышение на 4 недели более высоких уровней.Эстроген слюны был предложен в качестве критерия потенциального риска преждевременных родов (14).
Прогестерон
На поздних сроках беременности у женщин плацента является основным источником циркулирующего прогестерона; вклад яичников невелик. У видов, беременность которых зависит от лютеина, например у грызунов, отмена прогестерона инициирует начало родов. У женщин нет подтвержденного снижения уровня циркулирующего прогестерона перед родами. Уровни прогестерона в сыворотке крови у рожениц и рожениц существенно не различаются.
У видов, беременность которых зависит от лютеина, например у грызунов, отмена прогестерона инициирует начало родов. У женщин нет подтвержденного снижения уровня циркулирующего прогестерона перед родами. Уровни прогестерона в сыворотке крови у рожениц и рожениц существенно не различаются.
На ранних сроках беременности удаление желтого тела, основного источника прогестерона на этом этапе беременности, приводит к потере беременности (15). Блокаторы рецепторов прогестерона, такие как RU486, вызывают начало родов (16). Это может быть связано с тем, что RU486 стимулирует матричную РНК CRH, предполагая, что снижение прогестерона приведет к усилению эффекта CRH (17). Однако фактическое количество циркулирующего прогестерона в течение всей беременности превышает концентрацию, необходимую для подавления активности матки.Женщины с β-липопротеинемией, у которых уровень циркулирующего прогестерона менее 10 нг / мл на протяжении всей беременности, поддерживают нормальную беременность и нормально рожают в срок (18).
Во время беременности прогестерон находится в динамическом балансе с эстрогеном, контролирующим деятельность матки. Прогестерон in vitro снижает сократимость миометрия и ингибирует образование щелевых контактов миометрия (2). Активность прогестерона стимулирует маточную NO-синтетазу, которая является основным фактором покоя матки.Прогестерон подавляет выработку простагландинов, а также развитие кальциевых каналов и рецепторов окситоцина, участвующих в сокращении миометрия (2). Кальций необходим для активации сокращения гладких мышц. В шейке матки прогестерон увеличивает тканевой ингибитор матриксной металлопротеиназы 1 (ТИМП-1) (19). ТИМП-1 подавляет коллагенолиз. Таким образом, очевидно, что прогестерон является основным фактором покоя матки и целостности шейки матки. Факторы, приводящие к родам, должны преодолевать эффект прогестерона, который преобладает в раннем периоде беременности, когда матка находится в состоянии покоя.Активность 17,20-гидроксистероиддегидрогеназы в плодных оболочках увеличивается во время родов, что приводит к увеличению чистого 17β-эстрадиола и 20-дигидропрогестерона (20). Это фактор, влияющий на баланс эстрогена / прогестерона. Во время родов может снизиться уровень рецепторов прогестерона, что приведет к уменьшению эффекта прогестерона.
Это фактор, влияющий на баланс эстрогена / прогестерона. Во время родов может снизиться уровень рецепторов прогестерона, что приведет к уменьшению эффекта прогестерона.
Таким образом, активность эстрогена и прогестерона являются критическими детерминантами баланса между покоем матки и факторами, вызывающими роды.Стимуляция или торможение родов обычно вызывается агентами, которые изменяют этот критический баланс.
Окситоцин
Имеющиеся данные свидетельствуют о том, что окситоцин играет важную, но не критическую роль в начале родов. Пациенты будут рожать после гипофизэктомии. Циркуляция окситоцина не увеличивается на поздних сроках беременности. Он не увеличивается во время родов до полного раскрытия шейки матки (21). Однако концентрация рецепторов окситоцина матки увеличивается к концу беременности (22).Это приводит к повышению эффективности действия окситоцина по мере прогрессирования беременности. Эстроген увеличивает экспрессию рецептора окситоцина, а прогестерон подавляет такое вызванное эстрогеном увеличение количества культивируемых клеток миометрия человека (23).
Окситоцин вызывает сокращение матки двумя способами. Окситоцин стимулирует высвобождение PGE 2 и простагландина F2α в плодных оболочках за счет активации фосфолипазы C. Простагландины стимулируют сократительную способность матки (24). Окситоцин также может напрямую вызывать сокращения миометрия через PLC, который, в свою очередь, активирует кальциевые каналы и высвобождение кальция из внутриклеточных запасов (25, 26).
Окситоцин локально вырабатывается в матке (27). Роль этого местного эндогенного окситоцина неизвестна. Не совсем понятно и прямое влияние окситоцина на раскрытие шейки матки. Инфузия окситоцина используется в клинических условиях для стимуляции сокращений матки и родов. Окситоцин может ускорить созревание шейки матки в срок, но он не может эффективно или эффективно созревать незрелую шейку матки, если длительное время принимать низкие дозы. Окситоцин также менее эффективен при сокращении матки в середине беременности, чем во время родов.
Окситоцин также менее эффективен при сокращении матки в середине беременности, чем во время родов.
Простагландины
Имеются убедительные доказательства того, что простагландины вовлечены в последний путь сократительной способности матки и родов. Простациклины, ингибирующие простагландины, присутствующие на ранних сроках беременности, также ответственны за покой матки во время беременности. Арахидоновая кислота является обязательным предшественником PGE 2 и F2α, основных стимулирующих простагландинов (28). Хотя простагландины могут не быть обязательными для родов, как было показано на мышах с нокаутом, они имеют большое значение для женщин (6).Простагландины вырабатываются плацентой и оболочками плода. Оболочки, состоящие из амниона и хориона, образуют амниотический мешок. По материнской линии хорион прикреплен к децидуальной оболочке. Уровень простагландина повышается до и во время родов в матке и плодных оболочках (29, 30). Многие факторы влияют на выработку простагландинов. Уровни понижаются прогестероном и повышаются эстрогенами (31–34). Некоторые интерлейкины приводят к увеличению продукции простагландинов (35). Это может быть механизмом, с помощью которого воспалительные цитокины приводят к преждевременным родам.Приток лейкоцитов во время инфекции высвобождает воспалительные цитокины, которые увеличивают выработку стимулирующих простагландинов. Значительная часть случаев недоношенности связана с внутриутробной инфекцией или инфекцией шейки матки. CRH также увеличивает выработку простагландинов (36, 37). Повышение циркулирующей концентрации метаболитов простагландина обнаруживается в начале родов (28).
Простагландин образуется из арахидоновой кислоты, которая превращается в простагландин h3 под действием фермента простагландин H синтетазы (PGHS).PGHS-2 представляет собой индуцибельную форму фермента. PGHS-2 и COX-2 — это один и тот же фермент, но оба упоминаются в разных статьях и поэтому включены здесь под обоими названиями. Цитокины увеличивают концентрацию этого фермента в 80 раз. Простагландины разлагаются 15-гидроксипростагландиндегидрогеназой. ЦОГ-2, изоформа циклооксигеназы, которая индуцируется цитокинами, увеличивается под действием NO. Это еще один механизм увеличения выработки простагландинов во время воспаления. Увеличение простагландинов, вызванное воспалением, может привести к стимуляции активности матки и созреванию шейки матки (28).
Цитокины увеличивают концентрацию этого фермента в 80 раз. Простагландины разлагаются 15-гидроксипростагландиндегидрогеназой. ЦОГ-2, изоформа циклооксигеназы, которая индуцируется цитокинами, увеличивается под действием NO. Это еще один механизм увеличения выработки простагландинов во время воспаления. Увеличение простагландинов, вызванное воспалением, может привести к стимуляции активности матки и созреванию шейки матки (28).
Местное применение PGE 1 и PGE 2 используется в клинических условиях для индукции созревания шейки матки. Простагландин F2α увеличивает общую активность гликозаминогликанов. PGE 2 расширяет мелкие кровеносные сосуды шейки матки. PGE 2 приводит к созреванию шейки матки, связанному с деградацией коллагена (4). Существуют разногласия относительно того, является ли действие простагландина на шейку матки прямым или косвенным. Воздействие простагландинов на миометрий является, по крайней мере частично, прямым действием.
CRH
CRH — это гипоталамический гормон, отвечающий за контроль АКТГ. Он, в свою очередь, регулируется типичной системой обратной связи с длинной петлей, включающей кортизол надпочечников. Таким образом, материнский АКТГ стимулирует надпочечники, которые вырабатывают кортизол, что снижает выработку CRH (отрицательная обратная связь), что приводит к снижению секреции АКТГ. При беременности у человека с начала второго триместра плацента является основным источником секреции КРГ (38). Как это ни парадоксально, кортизол увеличивает выработку КРГ плацентой (положительная обратная связь) (39).Положительная и отрицательная обратная связь может контролироваться различными механизмами передачи сигнала. CRH стимулирует высвобождение АКТГ плода. В результате стероидогенез надпочечников плода приводит к увеличению выработки DHEA и DHEAS. Эти соединения являются плацентарными предшественниками эстрогенов, включая эстрадиол. Предполагается, что повышенная плацентарная КРГ приводит к созданию среды с преобладанием эстрогена, способствующей родам (40). Стимуляция надпочечников плода также увеличивает выработку глюкокортикоидов. Глюкокортикоиды отвечают за созревание легких плода.Таким образом, CRH синхронизирует созревание легких плода с силами, которые вызывают начало родов. CRH гипоталамического происхождения — гормон, вызванный стрессом. При стрессе секретируется кортизол, который увеличивает выработку CRH плаценты. Это может быть фактором преждевременных родов (41). Действия CRH включают расширение маточных сосудов и стимуляцию сокращений гладких мышц, расширение плацентарных сосудов плода за счет активации NO-синтетазы; и стимуляция продукции простагландинов F2α и E 2 плодными оболочками и децидуальной оболочкой (42, 36, 37).Простаноиды увеличивают продукцию CRH децидуальной оболочкой и мембранами (43). Все это действия, способствующие началу родов. CRH также стимулируется воспалительными цитокинами (43). Однако введение кортизола не вызывает родов у женщин.
Предполагается, что повышенная плацентарная КРГ приводит к созданию среды с преобладанием эстрогена, способствующей родам (40). Стимуляция надпочечников плода также увеличивает выработку глюкокортикоидов. Глюкокортикоиды отвечают за созревание легких плода.Таким образом, CRH синхронизирует созревание легких плода с силами, которые вызывают начало родов. CRH гипоталамического происхождения — гормон, вызванный стрессом. При стрессе секретируется кортизол, который увеличивает выработку CRH плаценты. Это может быть фактором преждевременных родов (41). Действия CRH включают расширение маточных сосудов и стимуляцию сокращений гладких мышц, расширение плацентарных сосудов плода за счет активации NO-синтетазы; и стимуляция продукции простагландинов F2α и E 2 плодными оболочками и децидуальной оболочкой (42, 36, 37).Простаноиды увеличивают продукцию CRH децидуальной оболочкой и мембранами (43). Все это действия, способствующие началу родов. CRH также стимулируется воспалительными цитокинами (43). Однако введение кортизола не вызывает родов у женщин.
CRH повышается в сыворотке крови матери, начиная примерно с 16-й недели беременности (44). Некоторые данные показывают, что в последние 6–8 недель беременности частота ЦРБ увеличивается более резко. Перед родами количество связывающего CRH белка уменьшается, что приводит к более эффективному несвязанному CRH в материнской циркуляции (45).У женщин, которым суждено родиться преждевременно, уровень CRH в середине беременности выше, чем у женщин, родивших в срок (46). Этот более высокий уровень CRH может использоваться в качестве маркера для женщин с риском недоношенности. Эта повышенная CRH может ускорить процесс родов (43).
Релаксин
Релаксин — это пептидный гормон, принадлежащий к семейству инсулинов. Релаксин состоит из пептидных цепей A и B, связанных между собой двумя дисульфидными связями. У женщин циркулирующий релаксин является продуктом желтого тела беременности, который присутствует в яичниках на протяжении всей беременности. Циркулирующий релаксин секретируется по образцу, аналогичному таковому у человека CG. То, что циркулирующий релаксин не имеет решающего значения для поддержания беременности, демонстрируется беременностями, вызванными донорством яйцеклеток, которые не имеют материнского циркулирующего релаксина и могут дойти до срока и роды спонтанно. Однако релаксин также является продуктом плаценты и децидуальной оболочки. Релаксин из этих источников, который может действовать локально, не секретируется в периферическое кровообращение (47).
Циркулирующий релаксин секретируется по образцу, аналогичному таковому у человека CG. То, что циркулирующий релаксин не имеет решающего значения для поддержания беременности, демонстрируется беременностями, вызванными донорством яйцеклеток, которые не имеют материнского циркулирующего релаксина и могут дойти до срока и роды спонтанно. Однако релаксин также является продуктом плаценты и децидуальной оболочки. Релаксин из этих источников, который может действовать локально, не секретируется в периферическое кровообращение (47).
Преждевременные роды связаны с повышенным уровнем циркулирующего релаксина (48).Женщины, у которых наблюдается суперовуляция с человеческими менопаузальными гонадотропинами для индукции овуляции или оплодотворения in vitro, имеют значительно более высокий риск преждевременных родов. У этих женщин с множественным желтым телом наблюдается значительный уровень гиперрелаксинемии. Логистический регрессионный анализ показал, что степень гиперрелаксинемии у этих женщин связана с повышенным уровнем недоношенности (9). Дополнительным подтверждением роли релаксина в преждевременных родах является то, что при спонтанных беременностях у женщин, которым суждено родиться преждевременно, на 30 неделе беременности уровень релаксина выше, чем у женщин, родивших в срок (48).Потенциальным механизмом этой взаимосвязи может быть действие релаксина на шейку матки. Релаксин связан со смягчением шейки матки. Рецепторы релаксина присутствуют на шейке матки человека (49). Некоторые из эффектов релаксина включают стимуляцию проколлагеназы и простромелизина, а также снижение TIMP-1 (50). Релаксин также способен подавлять сокращение полос миометрия небеременного человека (51). Парадоксально, но релаксин не подавляет сокращение тканей матки беременных (52).Это может быть из-за конкурентных эффектов прогестерона.
Заключение
Совершенно очевидно, что различные эндокринные системы играют роль в поддержании покоя матки и начале родов с сопутствующим увеличением сократительной способности матки и созреванием шейки матки (Рис. 1). Тем не менее, нет никаких сомнений в первичности баланса между эстрогеном и прогестероном. Есть много факторов, которые могут склонить чашу весов в пользу ранней, поздней или своевременной доставки.Эти факторы, такие как простагландины или воспалительные цитокины, могут напрямую влиять на сократительные механизмы (53, 54). Другие факторы, такие как окситоцин, CRH или релаксин, могут косвенно изменять действие дополнительных систем. Физиологически может существовать много параллельных операционных систем, которые могут компенсировать аномалии или дисбаланс в других системах. Однако в настоящее время наша информация неполна. У нас есть лишь отрывочные данные о взаимодействии этих систем и о том, как организм компенсирует дисбалансы.Например, экзогенный эстроген не может вызвать роды, а экзогенный прогестерон не может остановить преждевременные роды, но оба стероида имеют решающее значение для контроля активности матки.
1). Тем не менее, нет никаких сомнений в первичности баланса между эстрогеном и прогестероном. Есть много факторов, которые могут склонить чашу весов в пользу ранней, поздней или своевременной доставки.Эти факторы, такие как простагландины или воспалительные цитокины, могут напрямую влиять на сократительные механизмы (53, 54). Другие факторы, такие как окситоцин, CRH или релаксин, могут косвенно изменять действие дополнительных систем. Физиологически может существовать много параллельных операционных систем, которые могут компенсировать аномалии или дисбаланс в других системах. Однако в настоящее время наша информация неполна. У нас есть лишь отрывочные данные о взаимодействии этих систем и о том, как организм компенсирует дисбалансы.Например, экзогенный эстроген не может вызвать роды, а экзогенный прогестерон не может остановить преждевременные роды, но оба стероида имеют решающее значение для контроля активности матки.
Рисунок 1.
Упрощенная схема эндокринологического контроля беременности и родов у женщин. Баланс между действием эстрогена и прогестерона имеет решающее значение для поддержания беременности и начала родов. Этот баланс регулируют другие важные гормональные факторы, как показано на схеме.Представлены не все факторы. Показанные эндокринные факторы продемонстрировали свою значимость.
Рисунок 1.
Упрощенная схема эндокринологического контроля беременности и родов у женщин. Баланс между действием эстрогена и прогестерона имеет решающее значение для поддержания беременности и начала родов. Этот баланс регулируют другие важные гормональные факторы, как показано на схеме. Представлены не все факторы. Показанные эндокринные факторы продемонстрировали свою значимость.
Незнание механизмов управления влечет за собой значительные расходы. Пока нет клинически эффективных и полезных средств для отсрочки начала преждевременных родов. Доступные методы стимуляции родов, хотя и эффективны, но не являются ни полностью надежными, ни безопасными. Цена нашей неспособности предотвратить преждевременные роды — это душераздирающая потеря беременности или длительное пребывание младенцев в отделениях интенсивной терапии новорожденных. Только с более глубоким пониманием процессов родов мы сможем еще больше повысить безопасность процесса родов.
Цена нашей неспособности предотвратить преждевременные роды — это душераздирающая потеря беременности или длительное пребывание младенцев в отделениях интенсивной терапии новорожденных. Только с более глубоким пониманием процессов родов мы сможем еще больше повысить безопасность процесса родов.
1
Норвиц
ER
,
Робинсон
JN
, Challis JRG.
1999
Контроль труда.
N Engl J Med
.
341
:
660
—
666
,2
Гарфилд
RE
,
Saade
G
,
Buhimschi
C
и др.
1998
Контроль и оценка состояния матки и шейки матки во время беременности и родов.
Обновление Hum Reprod
.
4
:
673
—
695
,3
Sanborn BM.
2000
Связь активности ионных каналов с контролем кальция миометрия.
J Soc Gynecol Invest
.
7
:
4
—
11
,4
Leppert PC.
1995
Анатомия и физиология шейного созревания.
Clin Obstet Gynecol
.
38
:
267
—
279
.5
Масаки Т.
1993
Эндотелины: гомеостатическое и компенсирующее действие в циркулирующей и эндокринной системе.
Endocr Ред.
.
14
:
256
—
268
,6
Брутто
G
,
Имамура
T
, Muglia LJ.
2000
Мыши с нокаутом гена в исследовании родов.
Исследование J Soc Gynecol
.
7
:
88
—
93
,7
Romero
R
,
Emamian
M
,
Was
M
,
Quintero
R
J
,
MD.
1987
Концентрация простагландина в околоплодных водах у женщин с внеамниотической инфекцией и преждевременными родами.
Am J Obstet Gynecol
.
157
:
1461
—
1467
,8
Kniss
DA
, Iams JD.
1998
Эндокринные и паракринные эффекторы доношенных и преждевременных родов.
Clin Perinat
.
4
:
819
—
836
.9
Weiss
G
,
Goldsmith
LT
,
Sachdev
R
,
VonHagen
Lede
Lederer
1993
Повышенные концентрации релаксина в сыворотке крови в первом триместре у беременных после стимуляции яичников предсказывают риск преждевременных родов и преждевременных родов.
Акушерский гинекол
.
82
:
821
—
828
.10
Джексон
M
, Дадли DJ.
1998
Эндокринные анализы для прогнозирования преждевременных родов.
Clin Perinat
.
4
:
837
—
857
.11
Петрочелли
T
, Lye SJ.
1993
Регулирование транскриптов, кодирующих белок щелевого соединения миометрия, коннексин-43, эстрогеном и прогестероном.
Эндокринология
.
133
:
284
—
290
.12
Fuchs
A-R
,
Fuchs
F
.
1993
Эндокринология доношенных и преждевременных родов. В: Fuchs A-R, Fuchs F, Stabblefield P, eds. Преждевременные роды — причины, профилактика и лечение, изд 2
.
Нью-Йорк
:
Макгроу Хилл; 59.
13
Falcone
T
,
Little
AB
.
1994
Плацентарный синтез стероидных гормонов. В: Тульчинский Д., Литтл А.Б., ред.
.
Эндокринология матери и плода, изд 2. Филадельфия
:
WB Saunders Co .; 10–14.
14
Goodwin
TM
.
1999
Роль эстриола в человеческих родах, доношенных и недоношенных
.
Am J Obstet Gynecol.
180S
:
208S
—
213S
,15
Csapo
AI
,
Pulkkinen
MO
, Wiest WG.
1973
Эффекты лютеэктомии и заместительной терапии прогестероном у пациенток с ранней беременностью.
Am J Obstet Gynecol
.
115
:
759
—
765
.16
Шпиц
IM
, Бардин CW.
1993
Мифепрестон (RU486) — модулятор действия прогестина и глюкокортикоидов.
N Engl J Med
.
329
:
404
—
412
.17
Каралис
K
,
Goodwin
G
, Majzoub JA.
1996
Кортизоловая блокада прогестерона: возможный молекулярный механизм, вовлеченный в начало родов.
Нат Мед
.
2
:
556
—
560
.18
Parker Jr
CR
,
Illingworth
DR
,
Bissonnette
J
, Carr BR.
1986
Эндокринные изменения во время беременности у пациентки с гомозиготной семейной гипобеталипопротеинемией.
N Engl J Med
.
314
:
557
—
560
.19
Leppert PC.
1992
Смягчение, сглаживание и расширение шейки матки в сложном биохимическом каскаде.
J Matern Fetal Med
.
1
:
213
—
223
.20
Митчелл
BF
, Вонг С.
1993
Изменения активности 17β, 20α-гидроксистероиддегидрогеназы, поддерживающие увеличение соотношения эстроген / прогестерон в плодных оболочках человека.
Am J Obstet Gynecol
.
168
:
1377
—
1381
,21
Leake
RD
,
Weitzman
RE
,
Glatz
TH
, Fisher DH.
1981
Концентрация окситоцина в плазме у мужчин, небеременных и беременных женщин до и во время самопроизвольных родов.
J Clin Endocrinol Metab
.
53
:
730
—
733
.22
Fuchs
AR
,
Fuchs
F
,
Husslein
P
, Soloff MS.
1984
Рецепторы окситоцина в матке человека во время беременности и родов.
Am J Obstet Gynecol
.
150
:
734
—
741
.23
Adachi
S
, Oku M.
1995
Регулирование экспрессии рецептора окситоцина в монослойной культуре миометрия человека.
J Smooth Muscle Res
.
31
:
175
—
187
.24
Чан
WY
,
Powell
AM
, Hruby VS.
1982
Эффекты антагонистов окситоцина по высвобождению антиокситоцина и простагландина у беременных крыс и полосок миометрия беременных людей.
Эндокринология
.
111
:
48
—
54
,25
Карстен
ME
, Миллер Дж. Д.
1987
Новый взгляд на сокращение мышц матки.
Am J Obstet Gynecol
.
157
:
1303
—
1315
.26
Rivera
J
,
Lopez Bernel
A
,
Varney
M
, Watson SP.
1990
Связывание инозитол-1,4,5-трифосфата и окситоцина в миометрии человека.
Эндокринология
.
127
:
155
—
162
.27
Чиббар
R
,
Миллер
FD
, Mitchell BF.
1993
Синтез окситоцина в амнионе, хорионе и децидуальной оболочке может влиять на время родов человека.
Дж. Клин Инвест
.
91
:
185
—
192
,28
Gibb W.
1998
Роль простагландинов в родах человека.
Энн Мед
.
30
:
235
—
241
.29
Олсон
DM
,
Скиннер
К
, Чаллис Дж.
1983
Выделение простагландина в зависимости от родов клетками, распределенными из внутриматочной ткани человека.
J Clin Endocrinol Metab
.
57
:
694
—
699
.30
Скиннер
КА
, Чаллис Дж.
1985
Изменение — это синтез и метаболизм простагландинов плодными оболочками и децидуальной оболочкой человека во время родов.
Акушерский гинекол
.
151
:
519
—
523
.31
Олсон
DM
,
Скиннер
K
, Challis JR.
1983
Эстрадиол-17β и 2-гидроксиэстрадиол-17β-индуцированная дифференцированная продукция простагландинов клетками, рассеянными из внутриматочных тканей человека во время родов.
Простагландины
.
25
:
639
—
651
.32
Smith
SK
, Kelly RW.
1987
Влияние антипрогестинов RU 486 и ZK 98734 на синтез и метаболизм простагландинов F2α и E2 в отделенных клетках ранней децидуальной оболочки человека.
J Clin Endocrinol Metab
.
65
:
527
—
534
.33
Siler-Khodr
TM
,
Канг
IS
, Koong MK.
1996
Дозозависимое действие эстрадиола на прогнозирование простаноидов в плаценте.
Простагландины
.
51
:
387
—
401
.34
Исихара
O
,
Мацуока
K
,
Киношита
K
,
Sullivan
0005, MG
1995
Стимулированная интерлейкином-1 продукция PGE2 децидуальными клетками человека в начале первого триместра ингибируется дексаметазоном и прогестероном.
Простагландины
.
49
:
15
—
26
,35
Помини
F
,
Карузо
A
, Challis JRG.
1999
Интерлейкин-10 модифицирует эффекты интерлейкина-1β и фактора некроза опухоли-α на активность и экспрессию простагландин H-синтазы-2 и НАД + -зависимой 15-гидроксипростагландиндегидрогеназы в культивируемых тканях трофобласта ворсинок человека и трофобласта хасториона клетки.
J Clin Endocrinol Metab
.
84
:
4645
—
4651
,36
Джонс
SA
,
Brooks
AN
, Challis JRG.
1989
Стероиды модулируют выработку кортикотропин-рилизинг-фактора в плодных оболочках и плаценте человека.
J Clin Endocrinol Metab
.
68
:
825
—
830
0,37
Джонс
SA
, Челлис Дж.
1990
Взаимодействие стероидов, кортикотропин-рилизинг-гормона, АКТГ и простагландинов в амнионе и плаценте у мужчин на ранних сроках беременности.
Дж Эндокринол
.
125
:
153
—
159
.38
Campbell
EA
,
Linton
EA
,
Wolfe
CDA
,
Scraggs
PR
,
Jones
MT
, Lowry PJ.
1987
Концентрация кортикотропин-рилизинг-гормона в плазме крови во время беременности и родов.
J Clin Endocrinol Metab
.
64
:
1054
—
1059
.39
Джонс
SA
,
Brooks
AN
, Challis JR.
1989
Стероиды модулируют выработку кортикотропин-рилизинг-гормона в плодных оболочках и плаценте человека.
J Clin Endocrinol Metab
.
68
:
825
—
830
.40
Majzoub
JA
,
McGregor
JA
,
Lockwood
CJ
и др.
1999
Центральная теория преждевременных и срочных родов: предполагаемая роль кортикотропин-рилизинг-гормона.
Am J Obstet Gynecol
.
180
:
232
S – 241S.41
Локвуд К.Дж.
1999
Преждевременные роды, связанные со стрессом: роль рилизинг-гормона кортикотропина.
Am J Obstet Gynecol
.
180
:
264
S – 266S.42
Chwalisz
K
, Garfield RE.
1998
Роль оксида азота в матке и шейке матки: значение для ведения родов.
Дж Перинат Мед
.
26
:
448
—
457
.43
Petraglia
F
,
Florio
P
,
Nappio
C
, Genazzani AR.
1996
Передача сигналов пептидов в плаценте и мембранах человека: аутокринные, паракринные и эндокринные механизмы.
Endocr Ред.
.
17
:
156
—
186
.44
Эмануэль
RL
,
Робинсон
BG
,
Seely
EW
и др.
1994
Уровни кортикотропин-рилизинг-гормона в плазме и околоплодных водах человека во время беременности.
Клин Эндокринол
.
40
:
257
—
262
.45
Chrousos
GP
,
Torpy
D
, золото PW.
1998
Взаимодействие между осью гипоталамус — гипофиз — надпочечники и женскими репродуктивными системами.
Ann Intern Med
.
129
:
229
—
240
.46
Wadhwa
PD
,
Porto
M
,
Garite
TJ
,
Chicz-DeMet
A
, Sandman CA.
1998
Уровни материнского кортикотропин-рилизинг-гормона в начале третьего триместра позволяют прогнозировать продолжительность беременности у человека.
Am J Obstet Gynecol
.
179
:
1079
—
1085
.47
Weiss G, Goldsmith LT. 1996 Relaxin. В: Adashi EY, Rock JA, Rosenwaks Z, ред.Репродуктивная эндокринология, хирургия и технологии, глава 39. Липпинкотт-Рэйвен; 827–839.
48
Petersen
LK
,
Skajaa
K
, Uldbjerg N.
1992
Релаксин сыворотки является потенциальным маркером преждевременных родов.
Br J Obstet Gynecol
.
99
:
292
—
295
.49
Palejwala
S
,
Stein
D
,
Wojtczuk
A
,
Weiss
GOLD.
1998
Демонстрация рецептора релаксина и стимулированного релаксином фосфорилирования тирозина в фибробластах нижнего сегмента матки человека.
Эндокринология
.
139
:
1208
—
1212
.50
Goldsmith
LT
,
Weiss
G
, Palejwala S.
1998
Роль релаксина в преждевременных родах.
Пренат Неонат Мед
.
3
:
109
—
112
.51
Szlachter
N
,
O’Byrne
EM
,
Goldsmith
LT
,
Steinetz
RG
, Weiss G.
1980
—
, ингибирующий активность человека, подавляющего релаксирующую активность Myomet
—
. желтое тело беременности.
Am J Obstet Gynecol
.
136
:
584
—
586
.52
Mac Lennan
AH
, Grant P.
1991
Релаксин человека. In vitro ответ миометрия человека и свиньи.
Дж Репрод Мед
.
36
:
630
—
634
.53
Sennstrom
MB
,
Ekman
G
,
Westergren-Thorsson
G
и др.
2000
Созревание шейки матки человека, воспалительный процесс, опосредованный цитокинами.
Мол Hum Reprod
.
6
:
375
—
381
.54
Winkler
M
,
Fischer
DC
,
Ruck
P
и др.
1999
Роды в срок: параллельное увеличение концентрации интерлейкина-8, протеиназы и количества нейтрофилов в нижнем сегменте матки.
Hum Reprod
.
14
:
1096
—
1100
.
Авторские права © 2000, Общество эндокринологов
Гормоны в родах: окситоцин и другие — как они действуют
Гормоны играют большую роль, когда речь идет о беременности и родах.Здесь мы исследуем, что они делают и почему.
Гормоны, роды и роды: введение
Вы знаете, что ваши гормоны будут усердно работать в это время, но вы можете не знать, что именно они делают. На самом деле, когда вы рожаете и рожаете, у вас будут активны четыре основные гормональные системы. Эти гормоны:
- окситоцин (гормон любви)
- бета-эндорфины (гормоны удовольствия и превосходства)
- адреналин и норадреналин (гормоны возбуждения)
- пролактин (материнский гормон).
(Бакли, 2002)
Вот какое влияние на вас окажут все четверо…
Окситоцин или гормон любви
Окситоцин — гормон любви, поэтому он выделяется во время секса, оргазма, родов и кормления грудью (Odent, 1999; Buckley, 2002).
Окситоцин заставит вас почувствовать себя более нежным и самоотверженным, а его основная функция во время родов — вызывать схватки (Dawood et al, 1978). На последнем этапе у вас будет выброс окситоцина, поэтому, если у вас вагинальные роды, это поможет вам вместе с толчками.
Окситоцин снижает стресс, успокаивает и помогает при боли во время родов (Buckley, 2015). Впечатляет то, что ваш ребенок также вырабатывает окситоцин до и во время родов (Chard et al, 1971).
Окситоцин остается после рождения, помогая вам чувствовать себя более расслабленным, сытым и привязанным к ребенку (Buckley 2002, Buckley 2015). Это помогает с рефлексом прижимания во время кормления грудью и защищает вас от послеродового кровотечения (Buckley, 2002).
Бета-эндорфины или гормоны удовольствия
Эндорфины — это опиаты природного происхождения, похожие на морфин и героин.Как и окситоцин, они чаще всего появляются во время секса, беременности, родов и кормления грудью. Бета-эндорфины уменьшают боль и подавляют иммунную систему, что важно, чтобы она не действовала «против» вашего ребенка (Buckley, 2002, 2015).
Если вы испытываете стресс во время родов, это может вызвать выброс чрезмерного количества бета-эндорфинов, которые могут подавлять окситоцин и замедлять работу (Buckley 2015). Вот почему во время родов очень важно сохранять как можно более спокойное состояние.
Бета-эндорфин также способствует высвобождению пролактина во время родов, подготавливая грудь к кормлению (Rivier et al, 1976).
И еще одно: это помогает и на заключительном этапе развития легких вашего ребенка (Buckley 2015).
Адреналин и норадреналин или гормоны борьбы или бегства
Возможно, вы слышали, что эти два гормона называются «гормонами борьбы или бегства», но их собственные названия — адреналин и норадреналин (адреналин и норадреналин). Они возникают во время стрессов, таких как испуг, беспокойство, голод или холод, а также когда вы возбуждены (Buckley 2015).
Вы, скорее всего, получите высокий уровень этих гормонов, если не будете чувствовать себя уединенным, спокойным, безопасным и невозмутимым, и тогда они могут подавлять окситоцин (Buckley 2015).Однако на поздней стадии родов, если вы чувствуете опасность или стресс, они могут парадоксальным образом стимулировать схватки, чтобы вы рожали быстрее (Buckley 2015).
Повышение уровня адреналина на поздних стадиях родов увеличивает уровень простагландина и кортизола, которые помогают при схватках. Это вызовет у вас внезапный прилив энергии, вызовет несколько сильных сокращений и поможет вам толкаться (Buckley, 2002, 2015).
Эти гормоны также помогают вашему ребенку, защищая его от недостатка кислорода (Buckley, 2002).У вашего ребенка будет высокий уровень этих гормонов во время родов, но они быстро упадут, как только вы их успокоите (Lagercrantz and Bistoletti 1977; Buckley, 2002).
Пролактин или материнский гормон
Пролактин — материнский гормон. И это главный гормон грудного вскармливания.
Уровень пролактина увеличивается во время беременности и достигает пика при рождении (Buckley, 2002). Ваш ребенок также производит пролактин в утробе матери (Daniels and Martin, 1994).
Гормоны и ваши ощущения после рождения
Многие женщины заболевают послушанием в первую неделю после рождения ребенка (NHS Choices, 2018).Вы можете чувствовать себя подавленным или подавленным, эмоциональным или раздраженным и в любую секунду можете расплакаться.
Не отчаивайтесь: эти симптомы совершенно нормальны. Они возникают из-за внезапных гормональных и химических изменений, которые происходят после родов.
Если вы чувствуете, что страдаете от чего-то более серьезного, и оно никуда не делось, поговорите со своим терапевтом или акушеркой. Возможно, вы страдаете послеродовой депрессией, и вам немедленно потребуется поддержка или помощь.
Дополнительная информация
Наша линия поддержки предлагает практическую и эмоциональную поддержку при кормлении вашего ребенка, а также общие вопросы для родителей, членов и волонтеров: 0300 330 0700.
Мы также предлагаем дородовые курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новым ребенком.
Бакли SJ. (2015) Гормональная физиология деторождения: данные и значение для женщин, младенцев и охраны материнства. Вашингтон, округ Колумбия: Программы родовспоможения, Национальное партнерство для женщин и семей. Доступно по адресу: http://www.nationalpartnership.org/research-library/maternal-health/hor… [Доступно 25 апреля 2018 г.]
Бакли SJ.(2002) Экстатическое рождение: гормональный план родов. Доступно по адресу: http://www.dancingstarbirth.ca/Handouts/Ecstatic_Birth.pdf [Доступно 25 апреля 2018 г.]
Chard T, Hudson CN, Edwards CR, Boyd NR. (1971) Высвобождение окситоцина и вазопрессина человеческим плодом во время родов. Природа. 234: 352-354. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/4944487 [по состоянию на 25 апреля 2018 г.]
Дэниэлс Г., Мартин Дж. (1994) Нейроэндокринная регуляция и заболевания передней доли гипофиза и гипоталамуса, В Принципах внутренней медицины Харрисона, 13-е издание.Нью-Йорк: Макгроу-Хилл. [Доступ 25 апреля 2018 г.]
Dawood MY, Raghavan KS, Pociask C, Fuchs F. (1978) Окситоцин при беременности и родах у человека. Акушерство и гинекология. 1978; (51): 138-143. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/622223 [Доступно 25 апреля 2018 г.]
Lagercrantz H and Bistoletti H. (1977) Выделение катехоламинов у новорожденного при рождении. Педиатрические исследования. 8: 889-893. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/887309 [по состоянию на 25 апреля 2018 г.]
NHS Choices.(2018) Чувство депрессии после родов. Доступно по адресу: https://www.nhs.uk/conditions/pregnancy-and-baby/feeling-depressed-afte… [доступ 25 апреля 2018 г.]
Одент М. (1999) Научное обоснование любви. Лондон. Свободная ассоциация прессы.
Rivier C, Vale W, Ling N, Brown M, Guillemin R. (1976) Стимуляция in vivo секреции пролактина и гормона роста бета-эндорфином. Эндокринология. 100: 238-241. Доступно по адресу: https://www.ncbi.nlm.nih.gov/pubmed/187406 [по состоянию на 25 апреля 2018 г.]
Окситоцин | Сеть гормонального здоровья
Окситоцин — это гормон, вырабатываемый гипоталамусом и секретируемый гипофизом.Этот важный гормон играет решающую роль в процессе родов, а также помогает размножению мужчин. Понимание окситоцина поможет вам лучше заботиться о своем здоровье и приведет вас к лучшему пониманию того, как функционирует ваше тело.
У женщин окситоцин отвечает за передачу сигналов о сокращениях матки во время родов. Гормон стимулирует сокращение мышц матки, и начинаются роды. Это также увеличивает выработку простагландинов, которые продвигают роды и еще больше усиливают схватки.Из-за этого эффекта синтетический окситоцин (питоцин) иногда используется, чтобы побудить женщину к началу родов, если она не может начаться естественным путем, или его можно назначить для усиления схваток, если роды у женщины замедляются.
После рождения ребенка окситоцин способствует лактации, перемещая молоко в грудь. Когда ребенок сосет грудь матери, секреция окситоцина вызывает выделение молока, чтобы ребенок мог кормиться. В то же время окситоцин попадает в мозг, чтобы стимулировать дальнейшее производство окситоцина.Как только ребенок перестает кормить, выработка гормона прекращается до следующего кормления.
Для мужчин функция окситоцина менее важна, но он играет роль в перемещении сперматозоидов. Это также влияет на выработку тестостерона в яичках.
Исследования окситоцина также показали, что это важный химический посредник, который контролирует поведение некоторых людей и социальное взаимодействие. Именно окситоцин запускает связь между матерью и младенцем, а также может играть роль в узнавании, сексуальном возбуждении, доверии и тревоге.Некоторые исследования показывают, что гормон также может влиять на зависимость и стресс.
Как контролируется производство окситоцина?
Производство окситоцина контролируется механизмом положительной обратной связи. Этот механизм позволяет высвобождать гормон окситоцин при срабатывании триггера. Затем гормон вызывает действие в организме, такое как выделение молока или начало схваток, что сигнализирует об увеличении выработки окситоцина. Цикл обратной связи продолжается до тех пор, пока действие, такое как роды или кормление ребенка, не будет завершено.
Проблемы с производством окситоцина
Возможны высокие и низкие уровни окситоцина, но исследования еще не обнаружили никаких последствий этих состояний. У мужчин с высоким уровнем окситоцина иногда развивается доброкачественная гиперплазия предстательной железы или увеличение предстательной железы. Это состояние может вызывать жалобы на мочеиспускание. Недостаток окситоцина может предотвратить рефлекс выделения молока и затруднить кормление грудью. Низкий уровень окситоцина также был связан с депрессией, но использование окситоцина для лечения психических заболеваний еще недостаточно изучено.
Если у вас есть дополнительные вопросы об окситоцине или вы просто хотите убедиться, что ваши гормоны работают должным образом, вам понадобятся услуги эндокринолога. Найдите его, используя форму «Найдите эндокринолога» сегодня.
Может ли стимуляция сосков вызвать роды?
Стимуляция сосков может сработать, если у вас простая беременность и ваше тело готово к родам. Но лучше не рассчитывать на то, что это даст толчок родам.
Есть лишь небольшое количество доказательств того, что это работает.На это уходит много времени, поэтому вам придется подумать, хотите ли вы вкладывать усилия.
Если хотите попробовать, аккуратно потрите или покатайте соски. Помассируйте более темную область вокруг соска (ареолу), а не только кончик соска. Вы можете сделать это, положив ладонь на ареолу и двигая ею круговыми движениями твердо и осторожно.
Стимулируйте грудь три раза в день в течение часа. Потратьте 15 минут на непрерывную стимуляцию одной груди, а затем чередуйте другую грудь в течение 15 минут, пока не истечет час.
Идея состоит в том, чтобы заставить ваше тело думать, что вы кормите ребенка грудью. Это высвобождает окситоцин — гормон, который помогает начать схватки. Окситоцин также способствует прогрессированию родов. Акушерки иногда используют синтетический окситоцин для стимуляции родов.
Стимуляция сосков сработает, только если ваше тело готово к родам. Если ваше тело готово, ваша шейка матки начнет размягчаться, истончается и раскрывается, готовая к родам.
Если у вас здоровая беременность и у вас не было никаких осложнений, можно попробовать стимуляцию сосков.
Однако мы не знаем, насколько безопасна повторная стимуляция сосков для женщин, у которых беременность протекает с осложнениями. Так что лучше не пробовать это, если у вас были какие-либо проблемы во время беременности, например:
Узнать больше о просрочке
Получите поддержку в нашем сообществе
Пообщайтесь с другими терпеливо ожидающими будущими мамами в вашем клуб рождения.
Следующий естественный способ вызвать роды: лист малины
Список литературы
Холл HG, McKenna LG, Griffiths DL.2012. Дополнительная и альтернативная медицина для индукции родов. Рождение женщин 25 (3): 142-8. www.ncbi.nlm.nih.gov [Проверено в июле 2017 г.]
Lim CE, Ng RW, Xu K. 2013. Негормональные методы индукции родов. Текущее мнение в акушерстве и гинекологии 25 (6): 441-7.
Mozurkewich EL, Chilimigras JL, Berman DR, et al. 2011. Методы индукции родов: систематический обзор. BMC по беременности и родам . 11: 84. www.ncbi.nlm.nih.gov [По состоянию на июль 2017 г.]
Singh N, Tripathi R, Mala YM, Yedla N.2014. Стимуляция груди у первородящих из группы низкого риска в срок: помогает ли она при самопроизвольном начале родов и вагинальных родах? Пилотное исследование. Biomed Research International 2014: 695037. www.ncbi.nlm.nih.gov [по состоянию на июль 2017 г.]
ВОЗ. 2011. Рекомендации ВОЗ по индукции родов.

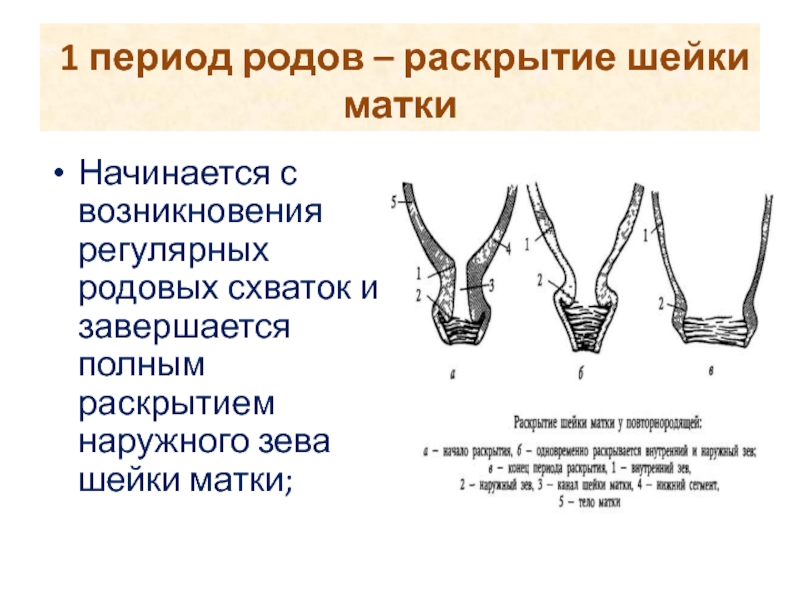 Жанин помещают в родильное отделение, и ей начинают внутривенное вливание питоцина. Почему?
Жанин помещают в родильное отделение, и ей начинают внутривенное вливание питоцина. Почему?