Раннее энтерально-зондовое питание после операций у больных раком желудка
1. Абрикосова Ю.Е., Глутамин — важнейший компонент парентерального питания при критических состояниях // 6-й международный конгресс «Энтеральное и парентеральное питание» (23-25 окт. 2002 г., г. Москва). — М., 2002.-с. 15.
2. Агапов В.В., Питательное обеспечение больных гнойными медиастенитами // 6-й международный конгресс «Энтеральное и парентеральное питание» (23-25 окт. 2002 г., г. Москва). — М., 2002. — с. 15.
3. Аныкин В.Ф., Крендаль А.П. Способ проведения зонда для энтерального питания с помощью эндоскопа. // Хирургия, 1989, №1. С. 109.
4. Асраров А.А., Бабаханов А.А., Орзиматов С.К. Энтеральное зондовое питание после реконструктивных операций на желудочно-кишечном тракте и гастрэктомии. // Российский журнал гастроэнтерологии, гематологии, колопроктологии, 1996, №4. С.З.
5. Аствацатурьян А.Т., Алимова Е.К., Сивоволова И.А., Баклыкова Н.М. Обоснование состава липидов питательных смесей для энтерального зондового питания. // Труды НИИСП им. Н.В. Склифосовского, Москва 1982, т. XLIX. С.46-57.
6. Арчвадзе В.Ш., Гонджилашвили Г.В., Хазарадзе Д.В., Тевдорадзе О.М., Гонджилашвили В.Г. Энтеральное зондовое питание при хирургическом лечении гастродуоденальных язв. // Хирургия, 1988, №5. С.115-118.
7. Бабалич А.К., Собещанская Е.А. Методологические аспекты чреззондового питания больных при операциях на желудке. // Труды Крымского медицинского института, 1980, т.84. С59.
8. Баклыкова Н.М. О полисубстратных влияниях компонентов питательных смесей при энтеральном зондовом питании. // Труды НИИСП им. Н.В. Склифосовского, Москва 1982, т. XLIX. С.28-45.
9. Беркутов А.Н. Внутрикишечное кормление больных при язвенной болезни и некоторые вопросы техники резекции желудка. // Вестник хирургии, 1960, №3. С.50-53.
10. Беркутов А.Н. Некоторые вопросы лечения больных язвенной болезнью желудка и ДПК. // Военно-медицинский журнал, 1966, №6. С.ЗЗ.
11. Беркутов А.Н., Фелицын JI.H. Лечение больных язвенной болезнью методом временного неоперативного выключения желудка и ДПК. // Вестник хирургии, 1969, №7. С.29.
Беркутов А.Н., Фелицын JI.H. Лечение больных язвенной болезнью методом временного неоперативного выключения желудка и ДПК. // Вестник хирургии, 1969, №7. С.29.
12. Бондаренко В.А., Вандер К.А., Гуденко Ю.В., Вакуленко В.М. Использование жиров при проведении раннего энтерального зондового питания. // Хирургия, 1990, №3. С.61-64.
13. Бондаренко В.А., Гуденко Ю.В. Применение микрогастростомии для зондового энтерального питания в раннем послеоперационном периоде. // Клиническая хирургия, 1983, №1. С.30-31.
14. Бондаренко В.А., Вандер К.А. О выборе метода питания в хирургической гастроэнтерологии.// Вестник хирургии, 1988, №8. С. 117-120.
15. Братусь В.Д., Иоффе Я.Б., Пустовит С.С. Влияние дозированного энтерального питания и оксигенации на функцию печени больных, перенесших резекцию желудка. // Клиническая хирургия, 1976, №4. С.7-10.
16. Брискин Б.С., Щугорева Л.И. Лечение больных с нарушениями моторно-эвакуаторной функции кишечника.// Хирургия, 1986,№3 .-С. 11-14.
17. Бродский Р.А., Руденская М.В., Бандурко Л.Н., Иванова Т.З. Значение пищеварения в слое слизистых наложений на люминальной поверхности тонкой кишки для энтерального зондового питания. // Труды НИИСП им. Н.В. Склифосовского, М. 1982, t.XLIX. С158-167.
18. Буценко В.Н., Антонюк С.М. Энтеральное зондовое питание при кишечных свищах. // Вестник хирургии, 1991, №6. С.97.
19. Вайсман JI.A., Варшавский И.М., Жабенко Б.Д. Чреззондовое тонкишечное питание больных, сочетанное с дренированием культи желудка и ДПК, в раннем послеоперационном периоде после резекции желудка. // Клиническая хирургия, 1979, №8. С.60.
20. Вайсман Л.А., Лапшин А.С., Жабенко Б.Д., Кравчинский И.В. Трехзондовое ведение больных после резекции желудка по Бильрот-И. // Казанский медицинский журнал, 1987, №3. С.216.
21. Вальтер В.Г., Кутуков В.Е., Чичков Ю.Ф., Абрамов А.А. Раннее пероральное питание больных после резекций желудка. // Вестник хирургии, 1987, т.138, №1. С.23-27.
22. Вечерко В.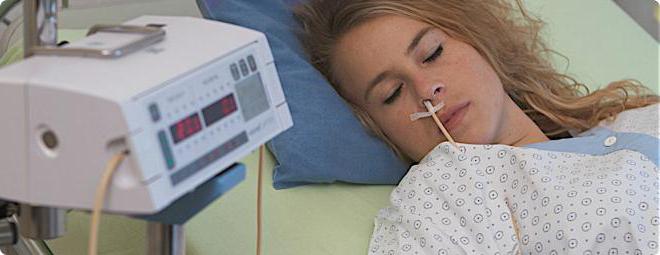 Н., Кучмасов С.А., Шпаков Е.И., Мельник И.А. Ведение послеоперационного периода после резекции желудка в эксперименте. // Клиническая хирургия, 1992, №8. С.27-29.
Н., Кучмасов С.А., Шпаков Е.И., Мельник И.А. Ведение послеоперационного периода после резекции желудка в эксперименте. // Клиническая хирургия, 1992, №8. С.27-29.
23. Возгомент А.О. Хирургическая тактика и выбор оперативного вмешательства при язве двенадцатиперстной кишки, осложненной кровотечением. Дисс. канд. мед. наук, Пермь, 1995. 170с.
24. Вретлинд А., Суджян А. Клиническое питание. Стокгольм-Москва, 1984.-201с.
25. Вретлинд А., Суджян А. Клиническое питание. Стокгольм-Москва, 1990. 353с.
26. Высоцкий В.Г. Медико-биологические аспекты разработки и применения продуктов энтерального питания. // Вопросы питания, 1990, №4. С. 11-17.
27. Галлингер Ю.М., Федорко Е.Д. Результаты применения методики эндоскопического проведения зонда в тонкую кишку для энтерального питания у больных с органической или функциональной непроходимостью верхних отделов ЖКТ. // Хирургия, 1984, №9. С. 154.
28. Гальперин Ю.М., Рогацкий Г.Г. Взаимоотношения моторной и эвакуаторной функций кишечника. М.: Наука, 1971. 128с.
29. Гальперин Ю.М., Симонов М.Я. Влияние гомеостаза химуса на всасывание в тонкой кишке и возможность использования этого фактора при энтеральном зондовом питании. // Труды НИИСП им. Н.В. Склифосовского, М., 1982, T.XLIX. С. 16-27.
30. Гальперин Ю.М., Ковальская К.С., Катковский Г.Б. Энтеральные инфузии мономерно-электролитных растворов при массивных кровопотерях. // Хирургия, 1988, №4. С.75-79.
31. Гальперин Ю.М., Лазарев П.И. Значение гетерофазного пищеварения в тонкой кишке для гидролиза и транспорта питательных веществ при энтеральном зондовом питании. // Труды НИИСП им. Н.В. Склифосовского, М., 1982, t.XLIX. С.137-147.
32. Гальперин Ю.М., Лазарев П.И. Пищеварение и гомеостаз. М.: Наука, 1986. 303с.
33. Герасимова Л.И. Метаболические нарушения и место энтерального зондового питания в их коррекции у больных с ожоговой травмой. // Труды НИИСП им. Н.В. Склифосовского, М., 1982, T.XLIX. С.93-108.
34. Герасимова Л. И., Юрасов И.И., Артемова В.В. Дополнительное искусственное лечебное питание у больных с ожоговой травмой. // Вестник АМН СССР, 1985, №7. С.20-22.
И., Юрасов И.И., Артемова В.В. Дополнительное искусственное лечебное питание у больных с ожоговой травмой. // Вестник АМН СССР, 1985, №7. С.20-22.
35. Готье С.В., Щербакова Г.Н., Цирульникова О.М. Парентеральное и энтеральное питание реципиентов донорской печени в раннем посттрансплантационном периоде. // Материалы 1-го Российского
36. Конгресса «Парентеральное и энтеральное питание в гастроэнтерологии», 1996, Москва. Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 1996, №4. — С.14.
37. Грицук С.Ф., Смирнова А.В., Ерофеева А.В., Климов С.К., Зидра С.И. Современные аспекты зондового питания у больных в послеоперационном периоде в клинике челюстно-лицевой хирургии. // Анестезиология и реаниматология, 1988, №4. С.49-50.
38. Гудков О.С. Гастрэктомия с пищеводно-резервуарным соустьем. Дисс. канд. мед. наук, Пермь, 1996. 150с.
39. Давыдов М.И., Чиссов В.И. Структура злокачественных новообразований в России. Москва, 2002 г.
40. Давыдов М.И., Тюляндин С.А. Основы клинической онкологии. Москва 2002 г.
41. Дворянских В.Н. Тензография в комплексной диагностике хронической дуоденальной непроходимости и выбор операции при язвенной болезни двенадцатиперстной кишки. Автореф. дисс. . канд. мед. наук, Пермь, 1994. 34с.
42. Долгоруков М.И. Энтеральное питание после операций по поводу рака проксимального отдела желудка. // Вестник хирургии, 1982, №10. С.34-35.
43. Дугина В.М. Чреззондовое введение эмульгированного жира после резекции желудка. // Хирургия, 1975, №12. С.95-96.
44. Ерамишанцев А.К., Тимен Л.И., Шертзингер А.Г., Китсенко Е.А., Жигалова С.Б. Использование желудочно-кишечного зонда в лечении язвенной болезни желудка и двенадцатиперстной кишки. // Клиническая медицина, 1994, т.72, №2. С.36-38.
45. Жадкевич М.М., Гельфанд Б.Р., Матвеев Д.В., Беликов В.М., Латов В.К., Баратова Л.А. Влияние энтерального зондового питания на белковый обмен у больных перитонитом. // Вестник хирургии, 1989, №1. С. 19-20.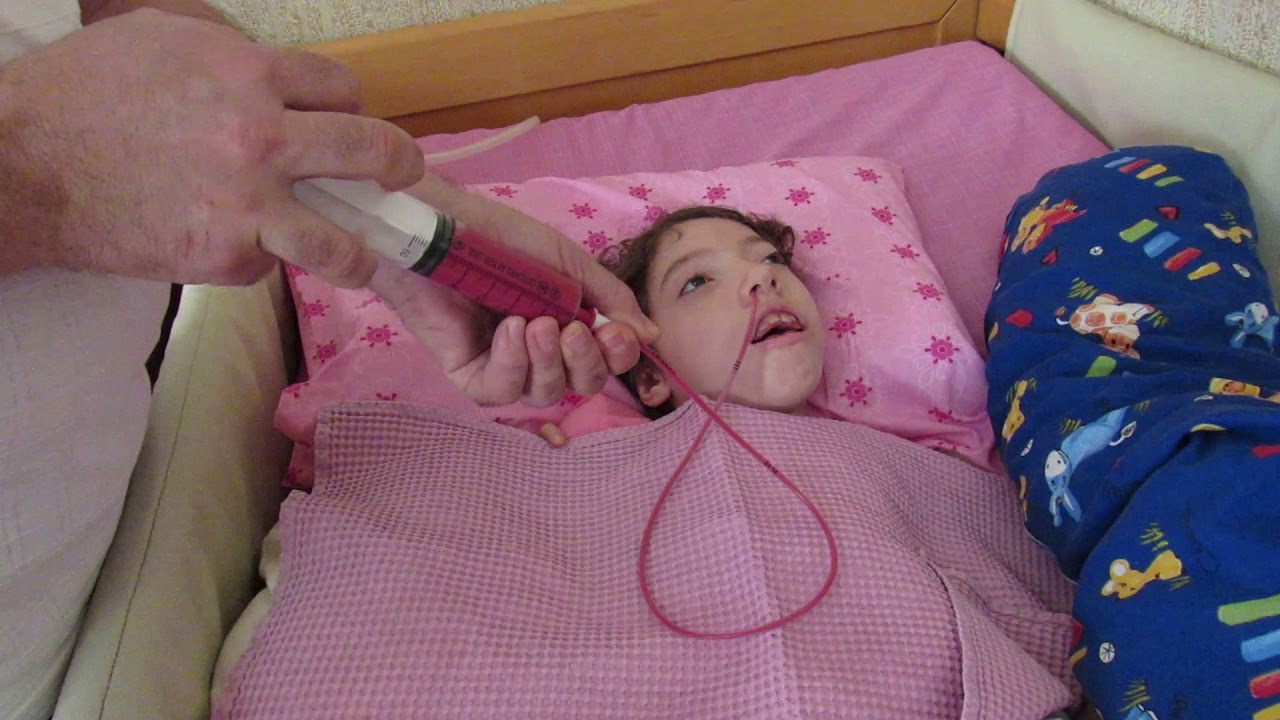
46. Жуков А.О., Звягин А.А., Заец Т.Л. Зондовое питание как компонент интенсивной терапии больных тяжелой гнойной инфекцией и сепсисом. // Анестезиология и реаниматология, 1988, №4. С.46-48.
47. Заривчацкий М.Ф. Особенности интраинтестинального всасывания лечебного раствора гельвисола при нормальном кровообращении, кровопотере и травме. // Проблемы гематологии и переливания крови, 1978, №10. С.43-46.
48. Заривчацкий М.Ф. Энтеральный путь поддержания и коррекции гомеостаза у хирургических больных. Автореф. дисс. . докт. мед. наук. -Пермь, 1990.-41с.
49. Основы трансфузиологии. Под ред. М.Ф.Заривчацкого. Пермь: Изд-во Перм. ун-та, 1995. — 318с.61.3ахарош М.П. Выбор путей питания больных в раннем послеоперационном периоде при язвенной болезни. // Вестник хирургии, 1977, №5. С.45.
50. Зубарев М.А., Думлер А.А. Новый способ определения периода изгнания крови по второй производной грудной тетраполярной реограммы. // Пермский медицинский журнал, 1995, t.XII, №1-2. С.41-43.
51. Кадыров Д.М. О профилактике и лечении послеоперационного пареза кишечника в хирургии язвенной болезни. // Вестник хирургии, 1991, №7-8.-С. 19-22.
52. Казаков B.C., Опря А.К. Техника применения микроэнтеростомии для раннего энтерального питания гастрохирургических больных. // Здравоохранение. Кишинев, 1988, №2. — С.31-32.
53. Карякин A.M., Барсуков А.Е., Иванов М.А., Дорофеев Н.Р. Значение мониторинга двигательной активности тонкой кишки в послеоперационном периоде. // Вестник хирургии, 1995, т. 154, №2. С.40-42.
54. Катковский Г.Б., Ковальская К.С., Михеева А.С. Энтеральное зондовое введение электролитно-мономерных растворов для компенсации волемических расстройств и профилактики геморрагического шока. // Гематология и трансфузиология, 1985, №12. С.40-44.
55. Качоровский Б.В., Ивашкевич Г.А., Крыштальская Л.Р., Вовк Г.П., Скавронская Е.В. Энтерально-зондовое питание больных после операций на желудочно-кишечном тракте. // Вестник хирургии, 1988, №3.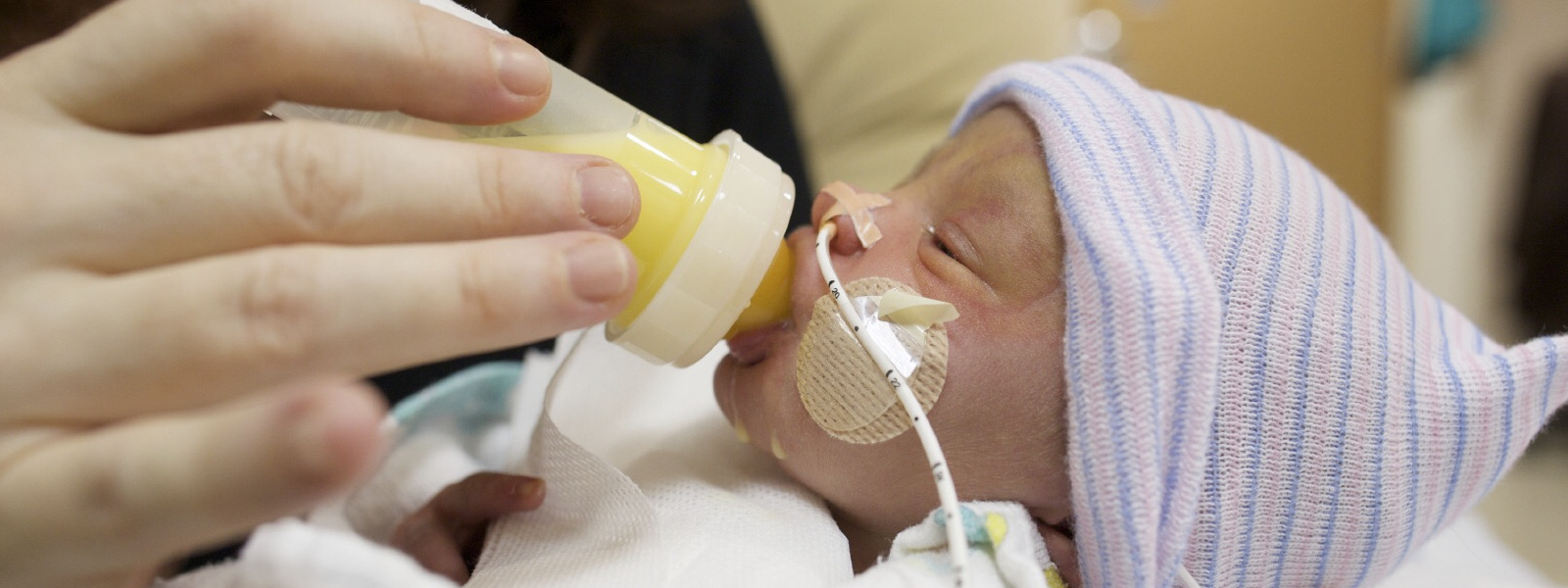 С.54-56.
С.54-56.
56. Качоровский Б.В., Логинский В.Е., Лыхман И.А. Влияние жировой эмульсии на клеточный иммунитет в эксперименте при парентеральном питании. // Вопросы питания, 1988, №5. С.51-53.
57. Ковалев М.М., Яценпок М.Н., Пентюхов В.И. Секреторная функция желудка и всасывание в тонком кишечнике при чреззондовом питании больных гастродуоденальными язвами. // Врачебное дело, 1976, №2. -С.49-53.
58. Ковальская К.С., Короткова Т.В., Папанинов А.С. Выбор раствора для энтеральной коррекции последствий кровопотери. // Патологическая физиология и экспериментальная терапия, 1987, №3. С.38-41.
59. Коломийченко М.И., Яцентюк М.Н. Применение чреззондового тонкокишечного питания в хирургической клинике. // Хирургия, 1972, №12. С.86-90.
60. Комаров Б.Д. Значение энтерального зондового питания для коррекции метаболических расстройств при неотложных состояниях. // Труды НИИСП им. Н.В. Склифосовского, М., 1982, T.XLIX.- С.3-15.
61. Коршунова Т.П., Сухоруков В.П. Использование многоатомных спиртов при лечении послеоперационного анастомозита. // Вестник хирургии, 1987, №3. С.22-24.
62. Коршунова Т.П. Энтеральные инфузии белковых гидролизатов и многоатомных спиртов в хирургии стенозирующей язвы желудка и 12-перстной кишки и при лечении послеоперационного анастомозита. Автореф. дисс. канд. мед. наук. Киров, 1988. — 19с.
63. Костылев Л.М. Хирургическая тактика при язвенной болезни желудка и двенадцатиперстной кишки, протекающей на фоне хронической дуоденальной непроходимости. Автореф. дисс. . канд. мед. наук. -Пермь, 1998. 24с.
64. Костюченко А.Л., Костин Э.Д., Курыгин А.А. Энтеральное искусственное питание в интенсивной медицине. СПб.: Специальная литература. 1996. — 329с.
65. Костюченко А.Л. Возможности, реальности и перспективы энтерального искусственного питания в хирургической клинике. // Вестник хирургии, 1998, т.157, №5. С.138-143.
66. Костюченко Л.Н., Короткова Т.В. Влияние панкреатических ферментов на всасывание питательных веществ из смесей натуральных продуктов, вводимых непосредственно в тонкую кишку. // Труды НИИСП им. Н.В. Склифосовского, М., 1982, t.XLIX. С. 168-177.
// Труды НИИСП им. Н.В. Склифосовского, М., 1982, t.XLIX. С. 168-177.
67. Костюченко Л.Н., Лукъянчук Э.М. Методология обучения врачей тактике энтеральной коррекции гомеостаза у хирургических больных. // Вестник интенсивной терапии, 1998, приложение к №4, С.75-76.
68. Кузин М.И., Сологуб В.К., Червенков И., Братанова Л., Тарасов А.В., Заец Т.Л. Применение зондового энтерального питания у ожоговых больных. // Клиническая медицина, 1980, №10. С.78-79.
69. Кузин М.И., Сологуб В.К., Тарасов А.В., Модкович М.Р., Заец Т.Л. Эффективность зондового питания у больных с ожоговой травмой. // Клиническая медицина, 1986, №2. С.44-53.
70. Кулагин В.К. Патологическая физиология травмы и шока. Л., 1978.
71. Купцова Н.М. Абдоминизация и изоляция поджелудочной железы в лечении геморрагического панкреатита. Автореф. дисс. канд. мед. наук.- Пермь, 1998, 20с.
72. Курыгин А.А. О методике исследования моторной функции тонкой кишки в хирургической клинике. // Вестник хирургии, 1989, №11. С. 3035.
73. Курыгин А.А., Румянцев В.В. Ваготомия в хирургической гастроэнтерологии. СПб: Гиппократ, 1992. — 304с.
74. Курыгин А.А., Багаев В.А., Курыгин Ал. А., Сысоев Л.И. Моторная функция тонкой кишки в норме и некоторых патологических состояниях.- СПб: Наука, 1994. 170с.
75. Лазарев П.И., Иванова Т.З. Значение ферментов плотной эндогенной фракции химуса для гидролиза пищевых субстратов в естественном пищеварении и при энтеральном зондовом питании. // Труды НИИСП им. Склифосовского, М., 1982, T.XLIX. С.149-157.
76. Лебедев А.Г., Пахомова Г.В., Лященко Ю.Н., Калинина Е.Б., Мачулина Н.Ю. Энтеральная коррекция при гастродуоденальных кровотечениях язвенной этиологии. // Хирургия, 1991, №3. С.64-69.
77. Лейдерман И.Н., Руднов В.А. Искусственное энтеральное питание у пациентов в критических состояниях, осложненных синдромом гиперметаболизма. Екатеринбург, 1996. — 16с.
78. ЮЗ.Литвак Я.М. Клинико-экспериментальная оценка метода внутрикишечного кормления больных во время резекции желудка и в первые дни после операции. // Вестник хирургии, 1960, №3. С.42-49.
// Вестник хирургии, 1960, №3. С.42-49.
79. Лобастов С.А., Гаманин Ю.И., Мальцев Е.А. Энтеральное зондовое питание больных, оперированных по поводу заболеваний желудка и ДИК с использованием длительной эпидуральной анестезии, включающей морфин. // Клиническая хирургия, 1990, №5. С.53-54.
80. Лубянский В.Г., Морозов Д.Н., Жариков А.Н. Применение энтерального и парентерального питания в лечении больных с несформированными тонкокишечными свищами. // Вестник интенсивной терапии, 1998, приложение к №4, С.76-77.
81. Юб.Луфт В.М.Руководствов по клиническому питанию больных / Костюченко А.Л., Лейдерман И.Н., СПб., 2003 г. 319 с.
82. Луфт, В.М. Клиническое питание в интенсивной медицине / В.М. Луфт, А.Л.Костюченко. СПб., 2002. — 174 с.
83. Лукомский, Г.Н. Волемические нарушения при хирургической патологии /Г.Н.Лукомский, М.Е.Алексеева М.Е. — Москва, 1988
84. Лященко Ю.Н., Абрикосов Е.Ю., Лапинская Н.Н., Костылева М.Г., Покровская И.В. О возможности использования питательных смесей на основе белкового энпита для трансинтестинального питания. // Вопросы питания, 1985, №5. С. 10-13.
85. Лященко Ю.Н. Критерии оценки эффективности искусственного лечебного питания в хирургии.//Вестник хирургии, 1987, №10.-С.133-137.
86. Лященко Ю.Н. Питание через зонд в хирургии. // Вестник хирургии, 1989, №7. С. 132-137.
87. Лященко Ю.Н. Проблема искусственного питания в инфузионной терапии неотложных состояний. // Материалы 1-й Российской гастроэнтерологической недели, 1995, СПб. Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 1995, t.V, №3. — С. 144.
88. Лященко, Ю.Н. Основы энтерального питания / Ю.Н.Лященко, А.Б.Петухова. М., 2001. — 34 с.
89. Лященко, Ю.Н. Энтеральное питание, история становления и развитие проблемы / Ю.Н.Лященко, А.Б.Петухова. М., 2000. — 66-69 с.
90. Матвеев С.Б., Лебедев А.Г., Калинина Е.Б. Кислородтранспортные функции крови у больных с гастродуоденальными кровотечениями при энтеральной коррекции. // Хирургия, 1994, №1. С.27-29.
// Хирургия, 1994, №1. С.27-29.
91. Меньшиков В.В. Клинические лабораторные исследования.- М.,1987.
92. Морозкина, Т.С. Энергетический обмен и питание при злокачественных новообразованиях / Т.С.Морозкина —Минск, 1990
93. Науменко A.M., Иванина Т.А. Искусственное лечебное питание больных с травмами в реанимационном периоде. // Труды НИИСП им. Склифосовского, М., 1982, T.XLIX. С.80-92.
94. Немченко В.И., Овсиенко Б.Ф. Энтеральное питание элементными смесями (обзор отечественной и зарубежной литературы). // Вестник хирургии, 1978, №1-2. С.138-140.
95. Нечай А.И., Аболимов Е.В. Раннее энтеральное питание после-операций на желудке и ДПК. // Вестник хирургии, 1977, №6. С.51.
96. Овечкин А.В. Хирургическое лечение органических осложнений после резекции желудка и ваготомии при язвенной болезни. Автореф. дисс. . канд. мед. наук. Пермь, 1996. — 21с.
97. Памбертон И., Кель К. Гастроэнтерология. Пер. с англ. М., 1985. т.2. -С.316-326.
98. Панченков Р.Т., Семенов В.В., Денисов Е.Н., Колосова С.В. Энтеральное питание энпитами больных с осложненным течением заболеваний желудка и двенадцатиперстной кишки. // Хирургия, 1979, №7. С.52-55.
99. Панцырев Ю.М., Галлингер Ю.И. Оперативная эндоскопия желудочно-кишечного тракта. М.: Медицина, 1984. — 194с.
100. Пенаев А., Нурмедов П. Чреззондовое энтеральное питание после операций на желудке и ДПК. // Здравоохранение Туркменистана, 1983, №4.-С.3 6.
101. Пипко А.С. Рентгенодиагностика ранних осложнений после резекции желудка. М.: Медгиз, 1958. — 186с.
102. Поляков С.Н. Селективная проксимальная ваготомия и выбор дренирующей операции при пилородуоденальных язвах. Автореф. дисс. канд. мед. наук. Пермь, 1994. — 19с.
103. Попова Т.С., Тамазашвили Т.Ш., Шрамко Л.У., Смольский Б.Г. Техническое обеспечение энтерального зондового питания у больных с острой хирургической патологией органов брюшной полости. // Труды НИИСП им. Склифосовского, М., 1982, t.XLIX. С58-65.
104. Попова Т.С., Тамазашвили Т.Ш. Энтеральное зондовое питание хирургических больных. // Хирургия, 1986, №3. С.120-126.
Попова Т.С., Тамазашвили Т.Ш. Энтеральное зондовое питание хирургических больных. // Хирургия, 1986, №3. С.120-126.
105. Попова, Т.С.Парентеральное и энтеральное питание в хирургии / Т.С.Попова, Т.Ш.Тамазашвили, А.Е.Шестопалов. — М.: М-СИТИ, 1996 — 221с.
106. Пугаев А.В., Федорко Н.А. Оценка эффективности искусственного питания у хирургических больных. // Советская медицина, 1986, №12. -С.31-37.
107. Рафес Ю.И., Мельниченко Л.Я., Ягмур С.С., Сергейчук В.В. Интрадуоденальная инфузионная капельная терапия у больных демпинг-синдромом. // Клиническая медицина, 1988, №8. С.111-113.
108. Репин В.Н., Возгомент А.О., Гудков О.С. Диагностика и лечение рака желудка, осложненного кровотечением. // Тезисы докладов юбилейной научной конференции к 50-летию онкологической службы Пермской области, 1997. 98с.
109. Репин В.Н., Овечкин А.В., Репин М.В. Реконструктивно-восстано-вительные операции при язвенной болезни. Пермь, 1998. — 142с.
110. Рогов И.А., Шестопалов А.Е., Белов В.А., Попова Т.С. Эффективность использования сбалансированной питательной смеси «Оволакт» в интенсивной терапии хирургических больных. // Военно-медицинский журнал, 1989, №10. С.23-27.
111. Романенко Н.Я., Колесников А.А., Куликовский В.Ф., Козий М.Н. Энтеральное зондовое питание больных с несостоятельностью швов после операций на желудке и двенадцатиперстной кишке. // Хирургия, 1988, №5. С.94.
112. Романенко Н.Я., Седов А.П., Колесников А.А., Стороженко Ю.А. Энтеральное зондовое питание больных. // Вестник хирургии, 1989, №7. -С.110-111.
113. Романов Г.А., Ковальков А.И. Гастрофиброскопия в диагностике и лечении врожденного пилоростеноза у детей. // Хирургия, 1984, №9. -С.155.
114. Рычагов Г.П. Закрытие дуоденальной культи при резекции желудка для выключения язвы. // Хирургия, 1988, №2. С. 120.
115. Руководство по клинической эндоскопии. Под ред. Савельева B.C., Буянова В.М., Лукомского Г.И. М.: Медицина, 1985. — 544с.
116. Сиваченко Т.П., Кривицкий Д. И., Белоус А.К., Зозуля А.А., Параций 3.3. Изменения волемических показателей и сосудистой проницаемости под влиянием парентерального питания. // Клиническая хирургия, 1985, №3. С.22-24.
И., Белоус А.К., Зозуля А.А., Параций 3.3. Изменения волемических показателей и сосудистой проницаемости под влиянием парентерального питания. // Клиническая хирургия, 1985, №3. С.22-24.
117. Симонов М.Я., Гальперин Ю.М., Азаров Я.Б. Гомеостазирование химуса в гастродуоденальном отделе пищеварительного тракта при различных рационах питания. // Вопросы питания, 1985, №4. С.30-34.
118. Синев Ю.В., Кованев А.В., Соколинский А.В. Методы заведения зондов в тонкую кишку при эндофиброскопии. // Вестник хирургии, 1988, №1. -С.91-92.
119. Сорокоумова С.Г., Луфт А.В. Трофологический статус больных с онкологическими заболеваниями // 6-й международный конгресс «Энтеральное и парентеральное питание» (23-25 окт. 2002 г., г.Москва). — М., 2002.-с. 89.
120. Спасокукоцкий С.И. Труды, т.2. Хирургия брюшной полости. Хирургия конечностей. — М.: Медгиз, 1948. — 194с.
121. Спивак В.П., Сергейчук В.В., Серебряная Р.В., Кетков Г.Ф. Влияние зондового тонкокишечного питания на результаты хирургического лечения язвенной болезни желудка и двенадцатиперстной кишки. // Вестник хирургии, 1988, №5. С.25-28.
122. Сторожук П.Г., Есауленко Е.Е., Кривенко О.Л. Экспериментальное обоснование использования детских питательных смесей в энтеральном питании гастроэнтерологических больных хирургического профиля. //
123. Материалы 1-го Российского Конгресса «Парентеральное и энтеральное питание в гастроэнтерологии», 1996, Москва. Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 1996, №4. — С.66.
124. Острый разлитой перитонит. Под ред. Струкова А.И. М.: Медицина, 1987.- 129с.
125. Суджян А.В., Кныров Г.Г., Оганесян Р.А., Розанова Н.Б. Парентеральное и энтерально-зондовое питание у онкологических больных. // Вестник АМН СССР, 1983, №10. С.72-74.
126. Сушков С.А., Фролов В.А., Мартов Ю.Б. Кишечный гидролиз и трансмембранный транспорт белков у больных язвенной болезнью двенадцатиперстной кишки до и после органосохраняющих операций. // Вестник хирургии, 1991, №7.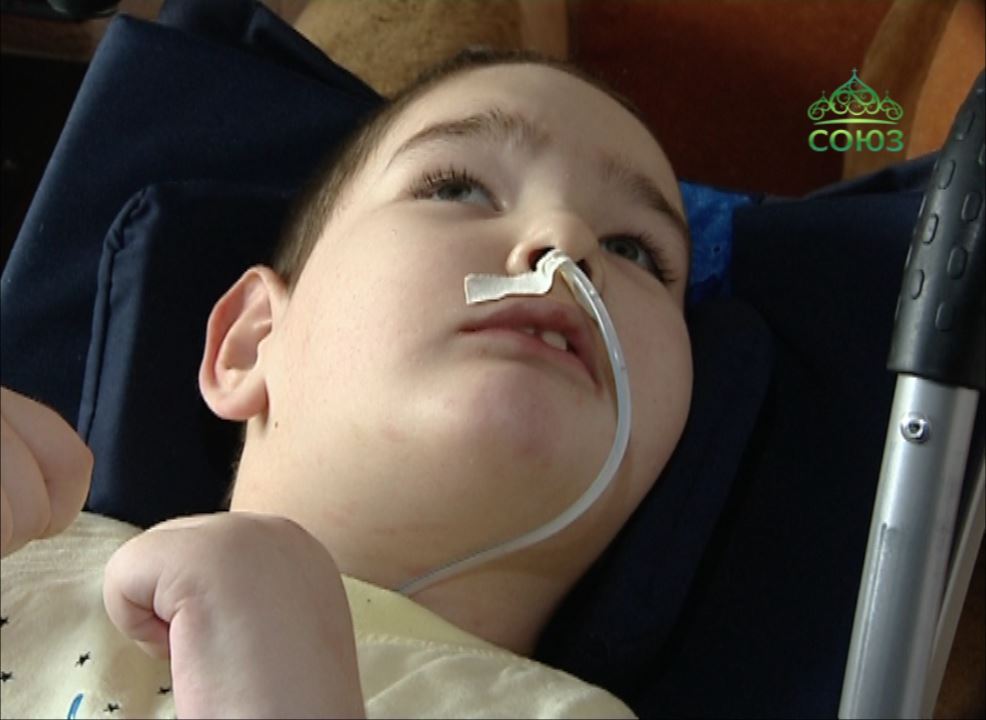 С.22=24.
С.22=24.
127. Сызранцев Ю.К., Пронин В.И., Саранцев А.Н. Питание больных в раннем послеоперационном периоде после гастрэктомии и проксимальной резекции желудка через еюностому. // Вопросы питания, 1987, №4. С.24-27.
128. Сысоев Ю.А., Гончарова М.В. Секреторная функция желудка при энтеральном питании. // Вопросы питания, 1983, №4. С.45-47.
129. Сысоев Ю.А., Нестерин М.Ф. Энтеральное питание. // Вопросы питания, 1985, №3. С.3-9.
130. Сысоев Ю.А., Воробьева В.М., Сидоренко В.И. Энтеральное питание больных с хирургическими заболеваниями пищеварительного тракта отечественной полноценной пищевой смесью «Инпитан». // Вопросы питания, 1987, №3. С. 19-24.
131. Сысоев Ю.А., Сидоренко В.И., Воробьева В.М., Орлов С.Н. Энтеральное применение инпитана при хирургической патологии верхнего отдела желудочно-кишечного тракта. // Советская медицина, 1989, №1. С.68-72.
132. Тамазашвили Т.Ш., Карасев Н.А., Утешев Н.С., Попова Т.С. Программа сочетанного парентерального и энтерального питания впослеоперационном лечении больных с острой кишечной непроходимостью. // Труды НИИСП им. Склифосовского, М., 1982, T.XLIX. С.66-78.
133. Тамазашвили Т.Ш., Татишвили Г.Г., Попова Т.С. Энтеральное зондовое питание после плановых операций на органах брюшной полости. // Вестник хирургии, 1985, №8. С.29-31.
134. Тамазашвили Т.Ш., Татишвили Г.Г., Попова Т.С. Компонентные питательные смеси в абдоминальной хирургии. // Советская медицина, 1986, №6. С.99-102.
135. Тамулевичюте Д.И. Проба с d-ксилозой с предварительной активацией белком, жиром углеводами. // Лабораторное дело, 1978, №5. С.285-287.
136. Татишвили Г.Г., Тамазашвили Т.Ш. Энтеральное зондовое питание после экстренных операций на органах брюшной полости. // Хирургия, 1986, №4. С.54-58.
137. Татишвили Г.Г., Тамазашвили Т.Ш., Попова Т.С. Энтеральное и парентеральное питание в подготовке больных к абдоминальным операциям. //Хирургия, 1986, №3. С.31-34.
138. Трушков П.В. Об энтеральном зондовом питании после операции.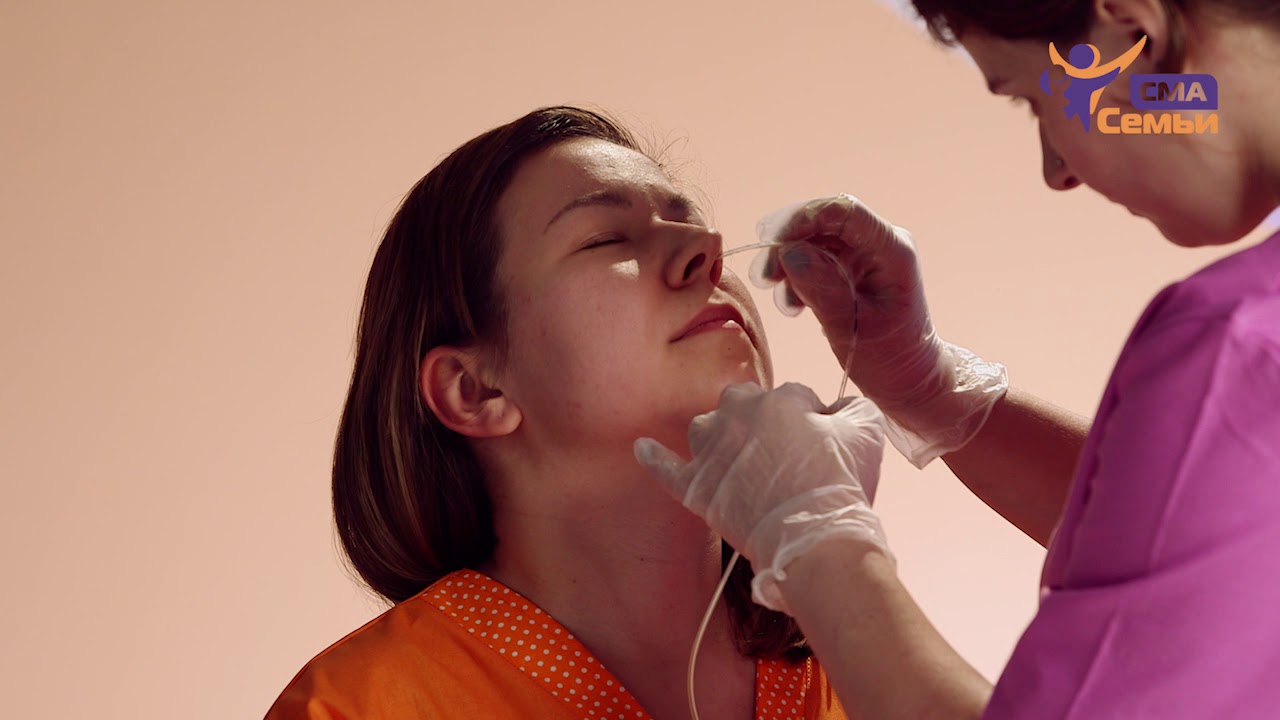 // Вестник хирургии, 1990, №11.- С.82.
// Вестник хирургии, 1990, №11.- С.82.
139. Физиология пищеварения. В серии «Руководство по физиологии». Л.: Наука, 1974, 761с. — С.511, 594.
140. Физиология всасывания. В серии «Руководство по физиологии». Л.: Наука, 1977,668с. — С. 144,594, 604.
141. Физиология и патофизиология желудочно-кишечного тракта. / Под ред. J.M. Polak, S.R. Bloom, N.A. Wright, A.G Butler; Пер. с англ. M.: Медицина, 1989. — 496с.
142. Хараберюш В.А., Соболь А.А., Борисов Б.Ф. Чреззондовое энтеральное питание и внутренний дренаж при операциях на желудке. // Клиническая хирургия, 1979, №8. С.62-63.
143. Хорошилов И.Е., Луфт В.М., Майстренко Н.А., Русейкин В.М., Железный О.Г., Шутов Ю.Н. Нутриционная поддержка больных в раннем послеоперационном периоде. // Вестник интенсивной терапии, 1998, приложение к №4. С.78-79.
144. Хорошилов, И.Е. Руководство по парентеральному и энтеральному питанию / И.Е.Хорошилов; СПб.: Нордмед Издат., 2000. — 315 с.
145. Цацаниди К.Н., Манукян Г.В. Метаболическая основа белково-энергетической недостаточности и роль питательной поддержки у больных циррозом печени. // Хирургия, 1990, №4. С. 13 7-143.
146. Цацаниди К.Н., Пугаев А.В., Крендаль А.П., Федорко Н.А., Токаев Э.С. Эндоскопическая установка еюнального зонда и методика проведения энтерального питания специальными смесями. // Вестник хирургии, 1987, №7. С.61-65.
147. Цацаниди К.Н., Пугаев А.В., Федорко Н.А., Кадощук Ю.Т. Лечение больных с гнойно-некротическими осложнениями острого панкреатита с применением энтерального зондового питания. // Труды НИИСП им. Н.В. Склифосовского, М., 1989, t.LXXVIII. С.90-95.
148. Цацаниди К.Н., Пугаев А.В., Федорко Н.А., Токаев Э.С. Смеси для энтерального питания при операциях на желудочно-кишечном тракте. // Хирургия, 1987, №7. С.119-129.
149. Циммерман Я.С. Очерки клинической гастроэнтерологии. Пермь: Изд-во Перм. ун-та, 1992. — 336с.
150. Чибис О.А., Ромашов Ф.Н. Фиброэндоскопия после операций на пищеварительном тракте. // Хирургия, 1984, №9. С. 155.
// Хирургия, 1984, №9. С. 155.
151. Черноусов А.Ф., Телеупов М.К., Щербакова Г.М., Домрачев С.А., Цыганова С.Т., Акимова Н.И. Энтеральное зондовое питание у больных после эзофагопластики. // Хирургия, 1995, №3. С. 12-14.
152. Черноярова О.Д. Влияние приема пищи и некоторых биологически активных веществ на способность сыворотки крови ингибировать протеолитическую активность. //Вопросы питания, 1986, №2. С.49-52.
153. Чернякевич С. А. Моторная функция верхних отделов пищеварительного тракта в норме и патологии. // Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 1998, т.VIII, №2. -С.33-39.
154. Черпак Б.Д. Диагностика и лечение нарушений моторно-эвакуаторной функции желудка и кишечника в послеоперационном периоде. // Клиническая хирургия, 1986, №1. С. 12-14.
155. Шалимов С.А., Радзиховский А.П., Ничитайло М.Е. Острый панкреатит и его осложнения. К.: Наук, думка, 1990,272с. — С.209.
156. Шевченко В.П., Горбунов В.А. Использование смеси «Инпитан» для энтерального зондового питания. // Военно-медицинский журнал, 1988, №8. С.60-61.
157. Шевченко Б.Ф., Косинский А.В., Залевский В.И. Проблемы энтерального питания в современной абдоминальной хирургии // 6-й международный конгресс «Энтеральное и парентеральное питание» (2325 окт. 2002 г., г. Москва). М., 2002. — с. 102.
158. Шестопалов А.А. Энтеральное питание в интенсивной терапии гастроэнтерологических больных. // Материалы 1-й Российской гастроэнтерологической недели, 1995, СПб. Российский журнал гастроэнтерологии, гепатологии, колопроктологии, 1995, т.У, №3. — С.263.
159. Шестопалов А.Е., Попова Т.С., Ушаков И.И., Тамазашвили Т.Ш., Тройская Н.С. Эффективность энтерального питания в интенсивной терапии больных с перитонитом. // Материалы VIII Европейского Конгресса по интенсивной терапии. Греция, Афины, 1995. — С.62.
160. Яцышина Т.А., Данелия Т.З., Каламкарова О.М., Кукленкова Е.Б. Оценка эффективности зондового питания у нейрореанимационных больных. //Вопросы питания, 1986, №1. С.26-30.
//Вопросы питания, 1986, №1. С.26-30.
161. Яцентюк М.Н. Методика чреззондового тонкокишечного питания больных в раннем послеоперационном периоде. // Клиническая хирургия, 1974, №1. С.56-57.
162. Bastian L., Weimann A., Regel G., Trautwein С., Tscherne H. Feasibility and complications in early enteral nutrition of severely injured polytrauma patients via duodenal tubes. // Unfallchirurg. 1996 Sep. — Bd. 99. — N9. — S. 642-649.
163. Behrns K.E., Sarr M.G., Hanson R.B., Benson J.T., Zinsmeister A.R. Effect of enteric nonnutrient infusions on motor patterns in neurally intact and neurally isolated canine jejunum. // J. Surg. Res. 1995 Sep. — Vol. 59. — N3. -P. 405-414.
164. Blackburn G.L. Nutritional assessment and support during infection. // Amer. J. Clin. Nutr. 1977. — Vol. 30. — P. 1493-1497.
165. Bonaldi U., Riva R., Villa E. La nutrizione enterale totale post-operatoria precoce mediante catetere nazo-digiunale in chirurgia digestiva: alternativa alia digiunostomia nutrizionale. // Minerva chir. 1987. — Vol. 42. — P. 249-260.
166. Bortenschlager L., Roberts P.R., Black K.W., Zaloga G.P. Enteral feeding minimizes liver injury during hemorrhagic shock. // Shock. 1994. — Vol. 2. -N.5.-P. 351-354.
167. Boulanger B.R., Brennemann F.D., Rizoli S.B., Nayman R. Insertion of a transpyloric feeding tube during laparotomy in the critically injured: rationale and plea for routine use. // Injury.-1995 Apr.- Vol. 26.- P. 177-180.
168. Bowling Т.Е., Raimundo A.H., Grimble G.K., Silk D.V. Colonic secretory effect in response to enteral feeding in humans. // Gut. 1994 Dec. — Vol. 35. -N.12.-P. 1734-1741.
169. Braga M., Vignali A., Gianotti L., Cestari A., Profili M., Di Carlo V. Benefits of early postoperative enteral feeding in cancer patients. // Infusionsther-Transfusionsmed. 1995 Oct. — Vol. 22. — N.5. — P.280-284.
170. Braga M., Vignali A., Gianotti L., Cestari A., Profili M., Carlo V.D. Immune and nutritional effects of early enteral nutrition after major abdominal operations. // Eur. J. Surg. 1996 Feb. — Vol. 162. — N.2. — P. 105-112.
// Eur. J. Surg. 1996 Feb. — Vol. 162. — N.2. — P. 105-112.
171. Bristol J.B., Williamson R.C.N. Postoperative adaptation of small intestine. // World J. of Surgery. Vol. 9. — N6. — P. 825-832.
172. Cavarocchi N.C., Au F.C. Rapid turnover proteins as nutritional indicators. // World J. of Surgery. Vol. 10. — N.3. — P.468-472.
173. Cerra F.B. The hypermetabolism organ failure complex. // World J. of Surgery. Vol. 11. -N.2. -P.173-181.
174. Cerra F.B., McPherson J.P., Konstantinides F.N. Enteral nutrition does not prevent multiple organ failure syndrome (MOFS) after sepsis. // Surgery. -1988. Vol. 104. — N.4. — P.727-733.
175. Chang R.W.S., Hatton I., Henley J., Richardson R., Egail S. Total parenteral nutrition: A four-year audit. // Brit. J. Surg. 1986. — Vol. 73. — N.8. — P.656-658.
176. Clark C., Grech S., Wulf M., Gutierrez G. Malnutrition: incidence and risk in ICU. // Materials of 8th European Congress of intensive care medicine. Athens-Greece, Oct. 18-22, 1995. P.61.
177. Conjero R., Planas M., Lopez J., Acosta J., Nunez R., Sirvent J.M., Mesejo A. Gastrointestinal mucosa permeability in critically ill patients. // Materials of 8th European Congress of intensive care medicine. Athens-Greece, Oct. 18-22, 1995.-P.64.
178. Daly J.M., Weintraub F.N., Shou J., Rosato E.F., Lucia M. Enteral nutrition during multimodality therapy in upper gastrointestinal cancer patients. // Ann. Surg. 1995 Apr. — Vol. 221. — N.4. — P.327-338.
179. DeLegge M.H., Duckworth P.F. Jr., McHenry L. Jr., Foxx Orenstein A., Craig R.M., Kirby D.F. Percutaneous endoscopic gastrojejunostomy: a dual center safety and efficacy trial.//J. Parenter. Enteral. Nutr. 1995 May-Jun. -Vol. 19.-N.3.-P. 239-243.
180. DeLegge M.H., Patrick P., Gibbs R. Percutaneous endoscopic gastrojejunostomy with a tapered tip, nonweighted jejunal feeding tube: improved placement success. // Am. J. Gastroenterol. 1996 Jun. — Vol. 91. -N.6.-P.1130-1134.
181. Dudrick S.J., Wilmore D.W., Vars H.M., Rhoads T.J. Total parenteral nutrition with growth, development and positive nitrogen balance. // Surgery. -1968. Vol. — N.2. — P. 134-140.
Dudrick S.J., Wilmore D.W., Vars H.M., Rhoads T.J. Total parenteral nutrition with growth, development and positive nitrogen balance. // Surgery. -1968. Vol. — N.2. — P. 134-140.
182. Feldman R.W., Archie J.P. A three year experiance with needle catheter jejunostomy in a community hospital. // Surg. Gynec. Obstet.- 1984. Vol.159. — N.l. — P.23-26.
183. Fletcher J.P., Little J.M. A comparison of parenteral nutrition and early postoperative enteral feeding on the nitrogen balance after major surgery. // Surgery. 1986. — Vol. 100. — N.l. — P.21-24.
184. Fouin-Fortunet H., Lerebours E., Denis Ph., Colin R. Complications hepatobiliaires de la nutrition artificiale. // Acta gastroenterol. belg. 1985. -Vol. 48. — N.3. — P.248-254.
185. Gentilello L.M., Cortes V., Castro M., Byers P.M. Enteral nutrition with simultaneous gastric decompression in critically ill patients. // Crit. Care Med. 1993 Mar. — Vol. 21. -N.3. — P. 392-395.
186. Georgiannos S.N., Veldekis D., Koutsoukou A., Eliopoulos I., Goode A.W. Enteral vs parenteral nutritional support in critically ill patients. // Materials of 8th European Congress of intensive care medicine. Athens-Greece, Oct. 18-22, 1995.-P. 65.
187. Haslam N., Hughes S., Harrison R.F. Peritoneal leakage of gastric contents, a rare complication of percutaneous endoscopic gastrostomy. // J. Parenter. Enteral Nutr. 1996 Nov-Dec. — Vol.20. -N.6. — P. 433-434.
188. Hebere M., Bodoky A., Iwatschenko P., Harder F. Indications for needle catheter jejunostomy in elective abdominal surgery. // Amer. J. Surg. 1987. -Vol.153.-N.6.-P.545-552.
189. Heimburger D.C., Sockwell D.G., Geels W.J. Diarrhea with enteral feeding: prospective reappraisal of putative causes. // Nutrition. 1994 Sep-Oct. -Vol.10. -N.5.- P. 392-396.
190. Heyland D., Cook D.J., Winder В., Biylowski L., Van-de-Mark H., Guyatt G. Enteral nutrition in the critically ill patient: a prospective survey. // Crit. Care Med. 1995 Jun. — Vol. 23.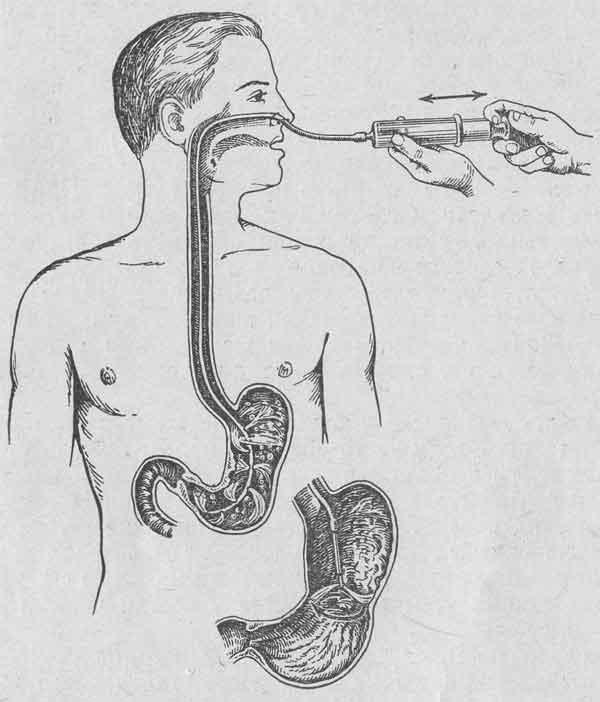 — N.6. — P. 1055-1060.
— N.6. — P. 1055-1060.
191. Ireton Jones C.S., Cheney J., Young R., Hunt J., Purdue G. Does the use of an enteral feeding tube with a pH-sensitive tip facilitate enteral nutrition? // J. Burn Care Rehabil. 1993 Mar-Apr. — Vol. 14. — N.2. — P. 215-217.
192. Marinho A., Silva A., Paes Cardoso A. Nutritional status assessment of critically ill patients. // Materials of 8th European Congress of intensive care medicine. Athens-Greece, Oct. 18-22, 1995. P. 68.
193. Montejo J.C. Effect of gastrointestinal complications related to the enteral nutrition in the administrered volume of diet. A multicenter study. // Materials of 8th European Congress of intensive care medicine. Athens-Greece, Oct. 1822,1995. P. 65.
194. Montejo J.C. APACHE II and evolutive variables in patients with enteral nutrition. A multicenter study. // Materials of 8th Europ. Congress of intensive care med. Athens-Greece, Oct. 18-22, 1995. P.65.
195. Nassif A.C., Naylor E.W. Immediately elevated postoperative serum branched-chain amino acids following effective GI decompression and enteral feeding. //Nutrition. 1996 Mar. — Vol. 12. — N.3. — P. 159-163.
196. Negri G., Zannini P., Maruotti R.A., Voci C., Cosentino F., Baisi A., Pisacreta M., Spina G.P. Nutrizione enterale post-operatoria in chirurgia digestiva superiore. Nostra experienza su 75 casi. // Acta chir. ital. 1984. -Vol. 40. — N.4. — P.379-384.
197. Negri G., Spina G.P., Zannini P., Galeotti F., Maruotti R.A., Voci C., Peccuoli G. Alimentation enterale precoce par jejunostomie en chirurgie digestiva lourde. Analise de soixante-quinze cas. // Ann. Chir. 1985. -Vol.39.-N.3.-P. 215-218.
198. Paz H.L., Weinar M., Sherman M.S. Motility agents for the placement of weighted and unweighted feeding tubes in critically ill patients. // Intensive Care Med. 1996 Apr. — Vol.22. — N.4. — P. 301-304.
199. Peterson V.M., Moore E.E., Jones T.N. Total enteral nutrition versus total parenteral nutrition after major torso injury: attenuation of hepatic protein reprioritization. // Surgery. 1988. — Vol.104. — N.2. — P. 199-207.
// Surgery. 1988. — Vol.104. — N.2. — P. 199-207.
200. Purcell P.N., Davis K.Jr., Branson R.D., Johnson D.J. Continuous duodenal feeding restores gut blood flow and increases gut oxygen utilization during PEEP ventilation for lung injury. // Am. J. Surg. 1993 Jan. — Vol.165. — N.l. -P. 188-193.
201. Rerat A. Nutritional value of protein hydrolysis products (oligopeptides and free amino acids) as a consequence of absorption and metabolism kinetics. // Arch. Tierernahr.- 1995.- Bd.48.- N.l-2.- S.23-36.
202. Riachi G., Ducrotte P., Guedon C., Bouteloup C., Denis P., Colin R., Lerebours E. Duodenojejunal motility after oral and enteral nutrition in humans: a comparative study. // J. Parenter. Enteral Nutr. 1996 Mar-Apr. -Vol.20.-N.2.- P.150-155.
203. Ricouz C., Duhamel I.F. Enteral and parenteral nutrition in the short bowel syndrom in children. // World J. of Surgery. 1985. — Vol.9. — N.2. — P.310-315.
204. Romito R.A. Early administration of enteral nutrients in critically ill patients. // AACN Clin. Issues. 1995 May. — Vol. 6. — N. 2.-P.242-256.
205. Ryan J.A., Page C.P., Babcock L. Early postoperative jejunal feeding of elemental diet in gastrointestinal surgery. // Amer. Surgery. 1981. — Vol. 47. -N.9. — P.393-403.
206. Sarr M.D. Needle catheter jejunostomy: An postoperative care of the morbidly obese patient. // Amer. Surgery. 1988.- Vol.54. — N.8.- P.510-512.
207. Schmitz J.E., Ahnefeld F.W., Burri C. Nutritional support of multiple trauma patient. // World J. of Surgery. 1983. — Vol. 3. — N.7. — P.132-142.
208. Shike M., Latkany L., Gerdes H., Bloch A.S. Direct percutaneous endoscopic jejunostomies for enteral feeding. // Gastro-intest. Endosc. 1996 Nov. — Vol. 44. — N.5. — P.536-540.
209. Shmoz G., Wilde J., Hartig W., Weiner R., Reimann S. Die Katheterjejunostomie ein Beitrag zur Kunstliczen enteralen Ernahrung in der Chirurgie. // Zbl. Chir. — 1984. — Bd. 109. — N.3. — S. 192-193.
210. Smith-Choban P. , Max M.H. Feeding jejunostomy: A small bowel stress test?//Amer. J.Surg. 1985.- Vol.155. — N.l. — P. 112-117.
, Max M.H. Feeding jejunostomy: A small bowel stress test?//Amer. J.Surg. 1985.- Vol.155. — N.l. — P. 112-117.
211. Sriram K., Sridhar R. Gastroduodenal decompression and simultaneous nasoenteral nutrition: «extracorporeal gastrojejunostomy». // Nutrition. 1996 Jun. — Vol. 12. — N.6. — P. 440-441.
212. Stellato T.A. Endoscopic intervention for enteral nutrition. // World J. of Surgery. 1992. — Vol. 16. — N. 6. — P. 1025-1047.
213. Streat S.J., Hill G.L. Nutritional support in the management of critically ill patients in surgical intensive care. // World J. of Surgery. 1988. — Vol. 11. — N. 2.-P. 194-201.
214. Tanabe H. Studies on early enteral nutrition for patients with gastric cancer from the view of immunity. // Nippon Geka Hokan. 1993 May. — Vol. 62.-N.3.-P. 135-144.
215. Yan R., Sun Y., Sun R. «Early enteral feeding and supplement of glutamine prevent occurrence of stress ulcer following severe thermal injury». // Chung Hua Cheng Hsing Shao Shang Wai Ко Tsa Chih. 1995 May. — Vol.11. — N.3. -P. 189-192.
216. Weiner R., Hartig W., Schmoz G. Parenterale und enterale Ernahrung in der unmittlbaren postoperativen phase stand und moderne Trends. // Anaesth.
217. Reanim. 1984. — Bd. 9. — N. 5. — S. 311-320.
Кормление через зонд лежачих и тяжелобольных пациентов в Екатеринбурге
У маломобильных и лежачих пациентов, перенесших тяжелое заболевание, нередко нарушены глотательная и жевательная функции. Недостаток питания приводит к осложнениям, замедляя процесс реабилитации. Чтобы не допустить усугубления критического состояния, врачи рекомендуют организовать кормление через зонд.
Показания для питания лежачего через зонд
Питание для лежачих больных необходимо при следующих показаниях:
- крайняя степень истощения;
- обширные ожоги тела;
- психические расстройства, при которых человек не употреблял пищу более 7 дней;
- осложнения инсульта;
- перенесенные черепно-мозговые травмы, повреждения шейного отдела;
- кома;
- бессознательное сознание;
- болезнь Паркинсона, Альцгеймера;
- хирургические вмешательства;
- резекция кишечника.

Принятие пищи через зонд абсолютно безопасно для человека. Несмотря на то, что пациент не способен временно питаться самостоятельно, он получает весь комплекс питательных веществ, включая витамины и минералы.
Процесс зондового питания
Питание через зонд может проводиться только в условиях стационара под наблюдением специалиста. Процесс выглядит следующим образом:
- Пациента усаживают вертикально под углом в 30°.
- Гибкая трубка вводится через нос или двенадцатиперстную кишку.
- Смесь поддается частями или вливается непрерывно (положение зонда непрерывно контролируется).
- После завершения приема пищи зонд промывается водой.
- Больной остается в вертикальном положении 60 минут (это необходимо для предупреждения развития пневмонии).
Многие осложнения при кормлении лежачих пациентов проходят бессимптомно. Поэтому состояние больного нужно постоянно контролировать.
Рацион питания в паллиативном центре «Забота
Паллиативный центр «Забота» заботится о состоянии постояльцев и использует для питания специализированные смеси:
- Питательные модули. Содержат стандартный состав, включающий белки, жиры, углеводы. Могут использоваться самостоятельно или дополняться другими смесями.
- Полимерные смеси. Полностью обеспечивают организм питательными веществами. Существуют лактозные и безлактозные рационы.
- Специализированные рационы. Применяются для больных, имеющие трудности с усвоением сложного белка. Содержат в своей основе гидролизованный белок или аминокислоты.
Тип кормления подбирается врачом. Учитывается состояние пациента, его возраст, наличие нарушений всасываемости.
Врачи центра «Забота» помогут ускорить реабилитацию тяжелобольного, подобрав оптимальный состав смеси. Организованное питание лежачих больных позволит избежать критических состояний и повысить выживаемость. Обратитесь за помощью сегодня.
Помогите своему близкому
Оставьте свой номер, мы вам перезвоним и ответим на все вопросы по поводу платной паллиативной помощи
Питание
Нет никаких научных свидетельств, что какая-либо специфическая диета улучшает состояние людей с синдромом Хантера. Такие проявления, как диарея, увы, нельзя смягчить с помощью какой-либо диеты для всех больных синдромом Хантера. Однако некоторые родители находят, что определенная диета их ребенка может ослаблять такие проявления, как повышенное слизеобразование, диарея или гиперактивность. Дело тут заключается, скорее всего, в индивидуальных особенностях организма и индивидуальной переносимости тех или иных продуктов, и никак не связано с проявлениями синдрома Хантера. Однако было замечено, что сокращение потребления молока, молочных продуктов и сахара, а также сведение к минимуму пищевых продуктов с искусственными добавками и красителями помогает некоторым больным. В этом тоже нет ничего удивительного, ведь непереносимость молочных продуктов достаточно распространена среди здоровых людей, а потребление продуктов с большим содержанием искусственных пищевых добавок и красителей никому еще на пользу не пошло.
Если Вы планируете какие-либо изменения в рационе Вашего ребенка, пожалуйста, проконсультируйтесь с вашим доктором или диетологом, чтобы удостовериться, что планируемая диета учитывает все основные потребности ребенка. Если проблемы вашего ребенка выражены несильно, Вы можете попробовать вводить сомнительные пищевые продукты по одному, чтобы проверить, действительно ли этот продукт не подходит для вашего ребенка.
Важно обратить внимание, что не существует никакой диеты, которая может предотвратить накопление мукополисахаридов. Так, сокращение потребления сахара или других диетических компонентов не может уменьшить их накопление, потому что мукополисахариды не потребляются организмом извне, они производятся самим организмом.
Зондовое питание
Это метод кормления детей и взрослых, когда они не могут получать пищу обычным путем. Многие страдающие синдромом Хантера на последней стадии их болезни имеют серьезные неврологические и физиологические проблемы, не позволяющие принимать пищу обычным путем. Жевание и глотание занимают дается им все сложнее и сложнее, время, требуемое для приема пищи может стать недопустимым. Если это происходит, больной может страдать удушьем или говорить с придыханием, так как из-за затрудненного дыхания продукты питания или жидкости могут попадать в легкие. Кормление через зонд может предотвращать потерю веса и улучшать качество жизни больного синдромом Хантера и его окружающих.
Решение перейти на зондовое питание очень трудное и должно быть сделано только после консультации с педиатром, генетиком, гастроэнтерологом и диетологом. Контролируя потребление пищи, время ее принятия, изменения веса, приступы удушья и эпизоды пневмонии, специалисты сделают заключение о целесообразности перехода на зондовое питание.
При зондовом питании пища может быть получена или через гастрономическую трубку (г-трубку) или через еюностомическую трубку (J-трубку). Г-трубка входит в живот через хирургическое открытие в брюшной стенке. Трубка специального вида может быть вставлена посредством процедуры, называемой подкожной эндоскопической гастростомией. J-трубка также может быть вставлена хирургическим путем через брюшную стенку в часть маленького кишечника, называемого тощей кишкой. Выходящий наружу гибкий силиконовый катетер между подачами пищи зажат, чтобы предотвратить утечку содержания живота. Подача пищи через Г-трубку может производиться порциями в определенное время или медленно самотеком, через капельницу или с помощью специальной помпы подается в течение нескольких часов. Каждый из этих методов обладает своими преимуществами и недостатками, поэтому решение должно приниматься врачом с учетом большого количества факторов. Подача пищи через J-трубку должна быть непрерывной, так как тощая кишка чувствительна к давлению.
Отверстие, через которую вводится трубка, называется стомой. Она может долго заживать после операции. Избежать инфекции или раздражения от желудочно-кишечной секреции поможет правильная гигиена участка кожи вокруг стомы. Этот участок должен быть закрыт повязкой, которая должна своевременно меняться, чтобы оставаться сухой. Кожа вокруг стомы должна оставаться чистой. Плавание в водоемах должно быть исключено из-за вероятности возможного инфецирования.
Г-трубка внутри живота закрепляется с помощью маленького воздушного шарика на наконечнике. Воздушный шар может разрушиться или сдуться, и трубка может выпадать. Ее можно поменять на запасную, следуя инструкциям, данным Вашим доктором. J-труба может быть повторно вставлена только врачом. Кроме того, замена трубки может потребоваться при засоре. Ухаживающие за больным должны иметь соответствующий комплект и быть готовыми к процедурам замены (для Г-трубок) и прочистки трубок заранее. Если больной пользуется Г-трубкой, должен иметься специальный комплект для замены трубки. Так как это устройство не торчит наружу, маловероятно, что оно выпадет. Стома может быть легко закрыта одеждой. Специальный соединитель позволяет вообще удалять Г-трубку между подачами пищи.
После решения вставить трубку доктор должен сделать рентген желудочно-кишечного тракта, чтобы определиться в том, какая трубка лучше подходит пациенту. пациент должен быть обследован на предмет желудочно-пищеводный рефлюкса, потому что использование Г-трубки может дать осложнение. В этом случае предпочтительнее будет использование J-трубки. J-трубка может быть выбрана в случае , если есть очень плохой подвижности стенок кишечника. Так как операция установки трубки сопряжена с анестезией, перед ней необходима консультация с анестезиологом.
Оптимальный график подачи пищи позволит больному поддерживать нормальный вес, сделает процесс кормления более комфортным в удобное время. Ухаживающие за больным должны регулярно обсуждать с диетологом рацион больного. Cпециально разработанные продукты для зондового питания типа Pediasure, Resource, или Kindercal достаточны для удовлетворения потребностей большинства больных. Специальные добавки могут помочь с хронической диареей, которая очень часто встречается у больных всеми типами мукополисахаридоза.
Cпециально разработанные продукты для зондового питания типа Pediasure, Resource, или Kindercal достаточны для удовлетворения потребностей большинства больных. Специальные добавки могут помочь с хронической диареей, которая очень часто встречается у больных всеми типами мукополисахаридоза.
Удобная поза больного особо важна при зондовом питании. При неудобной позе больной может иметь неприятные ощущения или затрудненное дыхание при приеме пищи. Больной не должен сидеть слишком низко, так как при этом возрастает нагрузка на живот. Если больной не может поддерживать вертикальное положение, для его размещения надо использовать специальное кресло.
При возникновении трудностей важно начать контролировать количество потребляемой пищи и вес больного. Это поможет выбрать оптимальный метод подачи пищи. Решение перейти на зондовое питание — не легкое, но многим больным оно способно помочь.
Современный взгляд на кормление пациентов с дефицитом самообслуживания
Аспирация – это
– попадание инородного тела или жидкости в дыхательные пути
В каком документе содержатся рекомендации по кормлению тяжёлых больных?
– ГОСТ Р 52623 3-2015 «Технологии выполнения простых медицинских услуг. Манипуляции сестринского ухода»
В каком положении проводят кормление лежачего пациента через назогастральный зонд?
– пациент лежит в низком положении Фаулера
Дисфагия – это
– нарушение глотания
Зондовое питание осуществляют с помощью
– назогастральных зондов
– назодуоденальных зондов
– назоеюнальных зондов
– двухканальных зондов
Как часто происходит смещение назогастрального зонда?
– очень часто, более, чем в половине случаев
Какой индекс массы тела является признаком нутритивной недостаточности?
– менее 20,5
Как часто развивается нитритивная недостаточность у престарелых людей?
– часто, от 5 до 85%, по результатам разных исследований
Какие пути введения применяют при искусственном питании?
– через гастростому
– внутривенно
– через назогастральный зонд
Кому из медицинских работников НЕ разрешено участвовать в раздаче пищи в отделениях стационара
– санитаркам, уборщицам
Как белково-энергетическая недостаточность влияет на заживление пролежней?
– тормозит
Ложка при пассивном кормлении пациента наполняется
– на 2/3 объёма
Медицинский работник или сиделка, осуществляющие пассивное кормление пациента с дефицитом самообслуживания, должен находиться
– на уровне глаз пациента
Норма потребления калорий лежачим пациентом составляет около
– 2000 – 3000 калорий
Норма потребления белка для лежачего пациента с дефицитом самоухода в сутки составляет
– 1 грамм/кг веса
Осложнения при постоянно установленном назогастральном зонде
– аспирационная пневмония
– пролежень в области носа
– пролежень на слизистой желудка
– синуситы
Правильное суждение о скрининге нарушений глотания
– при нарушениях глотания, выявленных при скрининге, следует обратиться к врачу, чтобы он дал рекомендации по кормлению пациента
Правильное суждение о рекомендациях по кормлению больных с дисфагией
– рекомендуется загущать воду и другие напитки
– не следует давать сухарей и сушек
– кормить пациента в положении сидя или в высоком Фаулеровом положении
– поддерживать голову, чтобы она не запрокидывалась
Признаки, по которым можно заподозрить дисфагию (нарушения глотания)
– изменение или временная потеря голоса во время или после глотания
– кашель или покашливание (до, во время или после глотка)
– затруднения при жевании; слюнотечение, выпадения пищи изо рта во время еды
– затруднённое дыхание, прерывистое дыхание после глотания
После окончания кормления пациента с нарушениями глотания нужно наблюдать в течение
– 30 минут
Правильная техника пассивного кормления
– поднести ложку ко рту пациента, дотронуться до нижней губы и предложить ему проглотить ее содержимое
При активном кормлении пациентов с нарушением глотания
– пациент ест самостоятельно, под внимательным наблюдение ухаживающего персонала
Правильное суждение о нутритивной недостаточности
– нутритивная недостаточность – частое явление среди пожилых и ослабленных пациентов
– нутритивная недостаточность – это недостаток питания
– нутритивная недостаточность развивается, если больной получает недостаточно калорий, белков и других питательных веществ
– нутритивная недостаточность отрицательно сказывается на заживлении пролежней
Правильное высказывание о сипинге
– при сипинге используют энтеральные смеси
– сипинг применяется у ослабленных больных с нутритивной недостаточностью
– сипинг – это разновидность перорального питания
– сипинг – это вид лечебного питания
Правильное суждение о кормлении через назогастральный зонд
– перед каждым кормлением необходимо проверить положение зонда
– для определение положения зонда применяют специальные пробы
– при пробе с воздухом в зонд вводят 10 мл воздуха и выслушивают с помощью фонендоскопа шумы в желудке
– при аспирационной пробе через зонд шприцем набирают содержимое желудка
Примеры специализированной посуды для кормления лежачих пациентов с дефицитом самообслуживания
– тарелки с резиновыми подставками и присосками (предотвращают соскальзывание)
– глубокие тарелки с вырезом для подбородка или высокими бортами
– столовые приборы с утолщёнными резиновыми ручками (удобно ухватиться)
– поильники-непроливайки
Положение пациента при активном кормлении
– сидя под углом 90 градусов
Согласно концепции М. Кровинкель, больным с инсультом пища подаётся в рот
Кровинкель, больным с инсультом пища подаётся в рот
– прямо, посередине
Сколько белка должен употребить в сутки малоподвижный пациент весом 50 кг?
– 50 гр
Синоним белково-энергетической недостаточности, часто используемый в медицинской литературе
– нутритивная недостаточность
Средняя норма потребления жидкости для лежачего пациента в сутки
– 30 мл/кг тела
С какой скоростью вводят смесь при энтеральном питании через назогастральный зонд?
– 300 мл смеси вводится 10 минут
Сколько жидкости должен потреблять в сутки малоподвижный пациент весом 50 кг?
– 1,5 литра
Сколько белка может потерять с экссудатом пациент, имеющий обширные пролежни?
– около 50 граммов в сутки
Температура блюд при кормлении пациентов
– зависит от диетического стола и пожеланий пациента
Формы кормления пациентов с дефицитом самообслуживания
– активная
– пассивная
– сипинг
– искуственное питание через зонд
Чему надо научить пациента, которому проводят пассивное кормление?
– брать пищу и подносить ее ко рту рукой или сразу двумя руками
– брать пищу в рот, используя губы, а не зубы
– подносить пищу или жидкость к середине рта, а не сбоку
– держать губы сомкнутыми, а рот закрытым, когда он жуёт или проглатывает пищу
Четыре принципа правильного питания
– достаточность, сбалансированность, регулярность, безопасность
Что такое «индекс массы тела»?
– показатель, который используют при первичной оценке нутритивного статуса
Что должно входить в программу тренинга по кормлению для медицинских сестёр и ухаживающего персонала?
– правила оказания помощи при кормлении пациентов с дефицитом самоухода
– позиционирование пациента при кормлении и после него
– технология проведения скрининга нарушений глотания
– правила гигиены ротовой полости пациентов с дефицитом самоухода
Энтеральное питание в интенсивной терапии: фармакоэкономический анализ эффективности и современное состояние проблемы
Энтеральное питание является краеугольным камнем интенсивной терапии, обеспечивая значительный положительный эффект у пациентов в критических состояниях. Многочисленные способы и методы нутритивной поддержки не всегда гарантируют адекватное питание, что может привести к увеличению количества осложнений и общей стоимости лечения. Внедрение энтерального питания при помощи готовых смесей в Минской областной клинической больнице позволило снизить расходы, связанные с интенсивной терапией, а также улучшить основные статистические показатели.
Многочисленные способы и методы нутритивной поддержки не всегда гарантируют адекватное питание, что может привести к увеличению количества осложнений и общей стоимости лечения. Внедрение энтерального питания при помощи готовых смесей в Минской областной клинической больнице позволило снизить расходы, связанные с интенсивной терапией, а также улучшить основные статистические показатели.
Нутритивная терапия является основным компонентом интенсивной терапии — фундаментом, на котором строится все лечение, но которой зачастую не уделяется должного внимания. Наиболее распространенным видом нутритивной терапии у пациентов отделений реанимации является энтеральное питание (ЭП). Согласно Постановлениям Минздрава Республики Беларусь № 135 от 29.08.2008, «Об утверждении Инструкции об организации диетического питания в государственных организациях здравоохранения» и № 22 от 25.03.2011 «О внесении изменений и дополнений в Постановление Министерства здравоохранения Республики Беларусь № 135 от 29.08.2008», энтеральным питанием является вид нутритивной поддержки, при котором питательные вещества вследствие невозможности адекватного обеспечения энергетических и пластических потребностей организма естественным путем вводятся в виде смесей через рот, зонд или стому и назначается лечащим врачом при наличии медицинских показаний.
Роль ЭП часто недооценивается — обеспечение регулярного и полноценного ЭП, равно как и использование алгоритмов ЭП в клинической практике, является скорее редкостью, чем правилом во многих отделениях интенсивной терапии. Общеизвестно, что исходные нарушения питания, текущая его недостаточность у пациента и неадекватная нутритивная терапия в значительной степени снижают эффективность лечебных мероприятий, увеличивают риск развития септических и инфекционных осложнений, отрицательно влияют на продолжительность пребывания больных в стационаре, повышают показатели летальности, увеличивают стоимость лечебно-диагностического процесса и расход дорогостоящих препаратов [1, 2].
Нутритивная терапия в виде раннего ЭП должна быть начата в течение первых 24—48 ч после поступления пациента в отделение анестезиологии и реанимации, если пациент не может самостоятельно принимать пищу. Невозможность обеспечения ранней нутритивной терапии в указанные сроки ведет к увеличению общей летальности и количества инфекционных осложнений, а также к увеличению общей продолжительности лечения [1]. Для ЭП используются сухие или готовые жидкие смеси. Последние в свою очередь подразделяются на изотонические стандартные (1—1,5ккал/мл), содержащие волокна, гипер-калорические (1,5—2 ккал/мл), полуэлементные (олигопептидные, гидролизированные, например: «Пептамен AF»), специализированные питательные смеси: почечные, иммуномодулирую- щие, высокобелковые, диабетические. ЭП может быть реализовано путем введения смесей через зонд, стому, перорально в виде на-питка («сипинг») или в качестве добавки к пище. В интенсивной терапии предпочтение отдается, как правило, готовым жидким питательным смесям. Сухие смеси обладают лучшими органолептическими свойствами при перораль- ном приеме. В большинстве ситуаций рекомендовано начинать ЭП стандартными полимерными смесями. Стандартная полимерная изотоническая смесь (1—1,5 ккал/мл) переносится удовлетворительно большинством пациентов.
При непереносимости стандартных смесей (развитие диареи), недоста-точном нутритивном эффекте, а также у пациентов с нарушениями пищеварения показано введение олигопептидных (гидролизированных) смесей. Пациентам с нарушением толерантности к глюкозе назначают специальные диабетические смеси — без дисахаридов и инсулинозависимых моносахаридов, с мальтодекстринами с низкой степенью гидролиза и фруктозой, метаболизируемой инсулинонезависимым путем. Выбор методики проведения ЭП, а также дозировка, концентрация и скорость подачи смесей зависят от возраста, веса пациента, вида заболевания, энергетических и пластических потребностей организма, состояния ЖКТ. У большинства пациентов отделений интенсивной терапии рекомендовано начинать ЭП с желудочного доступа в виде прерывистого (в том числе болюсного) введения. Следует отметить, что в перечне стандартных диет отсутствует зондовое питание как таковое.
Следует отметить, что в перечне стандартных диет отсутствует зондовое питание как таковое.
Единственным жидким вариантом питания, которые можно вводить посредством устройств назогастрального или назоеюнального доступа, а также через стомы, является вариант стандартной диеты П (близким аналогом ее является диета № 5), для пациентов в послеоперационном периоде — диета ПП (аналог диеты 0), предусматривающая объем свободной жидкости 2,0—2,2 л и энергетическую ценность 800—1020 ккал, а также количество белка 5— 10 г, чего явно недостаточно для пациентов отделений интенсивной терапии. Количество отдельных компонентов диеты ПП может изменяться в зависимости от назначения лечащего врача для конкретного пациента (например, назначение дополнительного питания). Зондовое питание, приготавливаемое для пациентов в организациях здравоохранения Республики Беларусь, не способно в должной мере удовлетворить нутритивные потребности пациентов отделений интенсивной терапии, поскольку ограничено в калорийности и содержании белка, а при необходимости увеличения количества данных компонентов увеличение объема питания является практически един-ственным эффективным способом, что несет за собой нежелательную гипергидратацию пациентов. Проблема дефицита нутритивной поддержки (потеря мышечной массы тела, снижение альбумина в плазме крови и т. д.) не является редкостью при проведении зондового питания посредством диетического стола. Диетическое зондовое питание рассчитано на обеспечение организма минимальным количеством питательных веществ, основные показания — ранний послеоперационный период. Для пациентов отделений интенсивной терапии, нуждающихся в энтеральном питании, необходимо, как правило, питание с повышенным ко-личеством белка, изо- или гиперкалорическое, а также питание, сбалансированное по основным нутритивным компонентам — витаминам, микро-элементам.
Поскольку ЭП в виде готовых смесей (сухих или жидких) стоит дороже, чем обычный диетический стол, в учреждениях здраво-охранения наблюдается тенденция замены ЭП там, где оно необходимо, на стол ПП и его аналоги.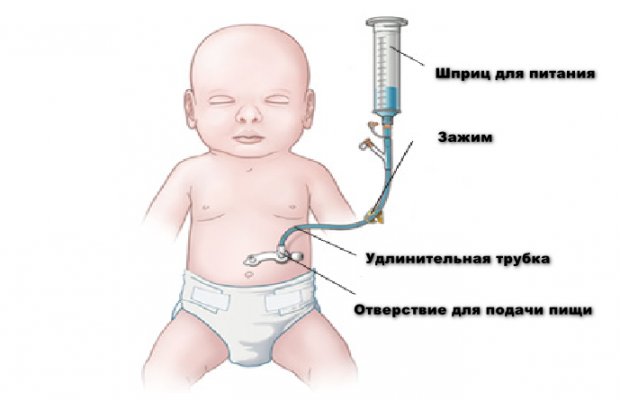 При этом игнорируется и не принимается во внимание фармакоэкономический аспект ЭП в ин-тенсивной терапии ввиду частого недостаточного понимания как принципов нутритивной терапии, так и клинического менеджмента — выбора наиболее оптимальных методик диагностики/лечения исходя из их долгосрочной перспективы. Вторым фактором, ограничивающим широкое использование ЭП в клинике, является отсутствие консенсуса в вопросе закупок и хранения ЭП, а именно определение ответственного за закупку и хранение подразделения — аптеки или пищеблока, хотя, согласно Постановлению Минздрава Республики Беларусь № 135 от 29.08.2008, препараты для энтерального питания относятся к статье «Лекарственные средства и изделия медицинского назначения» и, следовательно, должны закупаться через аптеку. Для эффективной нутритивной терапии, со-гласно имеющимся рекомендациям Американского общества парентерального и энтерально- го питания (ASPEN) и Европейского общества парентерального и энтерального питания (ESPEN), необходимо использовать специализированные смеси для энтерального питания вместо готовой еды, что обеспечивает лучшее усвоение, более эффективную белковую и энергетическую поддержку.
При этом игнорируется и не принимается во внимание фармакоэкономический аспект ЭП в ин-тенсивной терапии ввиду частого недостаточного понимания как принципов нутритивной терапии, так и клинического менеджмента — выбора наиболее оптимальных методик диагностики/лечения исходя из их долгосрочной перспективы. Вторым фактором, ограничивающим широкое использование ЭП в клинике, является отсутствие консенсуса в вопросе закупок и хранения ЭП, а именно определение ответственного за закупку и хранение подразделения — аптеки или пищеблока, хотя, согласно Постановлению Минздрава Республики Беларусь № 135 от 29.08.2008, препараты для энтерального питания относятся к статье «Лекарственные средства и изделия медицинского назначения» и, следовательно, должны закупаться через аптеку. Для эффективной нутритивной терапии, со-гласно имеющимся рекомендациям Американского общества парентерального и энтерально- го питания (ASPEN) и Европейского общества парентерального и энтерального питания (ESPEN), необходимо использовать специализированные смеси для энтерального питания вместо готовой еды, что обеспечивает лучшее усвоение, более эффективную белковую и энергетическую поддержку.
У хирургических пациентов в подавляющем большинстве случаев следует начинать нутритивную поддержку при помощи ЭП, в том числе и при помощи олигопептидных смесей, особенно при имеющихся нарушениях пищеварения. Так, следует избегать назначения парентерального питания в качестве начальной нутритивной поддержки у пациентов с острым панкреатитом, а также у послеоперационных пациентов [3, 4]. В послеоперационном периоде ЭП необходимо назначать в течение первых 24 ч. Голод в 1-е сутки после операции ухудшает исход заболевания. Для начала минимального ЭП (трофического) (200—300 мл/сут) не нужно ждать появления кишечных шумов [5]. ЭП не оказывает негативного влияния на кишечные анастомозы. Более того, раннее ЭП благоприятно влияет на анастомозы ЖКТ, усиливая отложение в них фибрина и коллагена, а также усиливая инфильтрацию зоны анастомоза фибро- бластами [6]. Риск несостоятельности анастомозов при этом не возрастает. ЭП в первые 24 ч после операции снижает послеоперационный парез кишечника, улучшает перистальтику и предотвращает развитие отека стенки кишечника. ЭП можно назначать через желудок и у пациентов, получающих стабильные, низкие дозы вазопрессорной поддержки. В этом случае показан мониторинг ранних признаков и симптомов непереносимости питания. Использование ЭП увеличивает вероятность закрытия фистул после операции Уиппла (вариант панкреатодуоденальной резекции) по сравнению с использованием парентерального питания [7]. Следует отдельно отметить, что вопреки устоявшейся хирургической традиции в после-операционном периоде не рекомендовано вводить энтерально воду или иные прозрачные растворы (кристаллоиды) перед началом ЭП. У пациентов, получающих воду или прозрачные растворы, послеоперационная тошнота и рвота случается с той же частотой (приблизительно 20%), что и у пациентов, получающих ЭП без разницы в количестве послеоперационных осложнений [8].
Риск несостоятельности анастомозов при этом не возрастает. ЭП в первые 24 ч после операции снижает послеоперационный парез кишечника, улучшает перистальтику и предотвращает развитие отека стенки кишечника. ЭП можно назначать через желудок и у пациентов, получающих стабильные, низкие дозы вазопрессорной поддержки. В этом случае показан мониторинг ранних признаков и симптомов непереносимости питания. Использование ЭП увеличивает вероятность закрытия фистул после операции Уиппла (вариант панкреатодуоденальной резекции) по сравнению с использованием парентерального питания [7]. Следует отдельно отметить, что вопреки устоявшейся хирургической традиции в после-операционном периоде не рекомендовано вводить энтерально воду или иные прозрачные растворы (кристаллоиды) перед началом ЭП. У пациентов, получающих воду или прозрачные растворы, послеоперационная тошнота и рвота случается с той же частотой (приблизительно 20%), что и у пациентов, получающих ЭП без разницы в количестве послеоперационных осложнений [8].
Контактная информация:
Костюченко Сергей Станиславович — врач-анестезиолог- реаниматолог, зав. отделением анестезиологии и реанимации 1. Минская областная клиническая больница. 223041, агр. гор. Лесной-1, Минский р-н, сл. тел. +375 17 265-20-49.
Конфликт интересов отсутствует.
Ключевые слова: нутритивная терапия, фармакоэкономический анализ, энтеральное питание
Автор(ы):
Костюченко С. С.
Медучреждение:
Минская областная клиническая больница
Питательная трубка — Feeding tube
Медицинское устройство, используемое для питания людей
Зонд для кормления — это медицинское устройство, используемое для питания людей, которые не могут получать питание через рот, не могут безопасно глотать или нуждаются в пищевых добавках. Состояние кормления через зонд называется кормлением через зонд , энтеральным кормлением или кормлением через зонд . Размещение может быть временным для лечения острых состояний или пожизненным в случае хронической инвалидности. В медицинской практике используются самые разные трубки для кормления. Обычно их делают из полиуретана или силикона. Диаметр питающей трубки измеряется во французских единицах (каждая французская единица равна мм). Они классифицируются по месту установки и предполагаемому использованию.
Размещение может быть временным для лечения острых состояний или пожизненным в случае хронической инвалидности. В медицинской практике используются самые разные трубки для кормления. Обычно их делают из полиуретана или силикона. Диаметр питающей трубки измеряется во французских единицах (каждая французская единица равна мм). Они классифицируются по месту установки и предполагаемому использованию.
Медицинское использование
Есть десятки состояний, при которых может потребоваться зондовое кормление. Более распространенные состояния, при которых требуется кормление через зонд, включают недоношенность, задержку развития (или недоедание), неврологические и нервно-мышечные расстройства, неспособность глотать, анатомические и послеоперационные пороки развития рта и пищевода, рак, синдром Санфилиппо и расстройства пищеварения.
Дети
Трубки для кормления широко используются у детей с большим успехом в самых разных условиях. Некоторые дети используют их временно, пока не смогут есть самостоятельно, в то время как другим детям они нужны на длительное время. Некоторые дети используют зонд только в качестве дополнения к своей оральной диете, в то время как другие полагаются исключительно на них.
Слабоумие
У людей с запущенной деменцией, которым оказывается помощь при кормлении, а не через зонд, результаты лучше. Трубки для кормления не увеличивают продолжительность жизни таких людей и не защищают их от аспирационной пневмонии. Трубки для кормления также могут увеличить риск пролежней , потребовать медикаментозных или физических ограничений и привести к стрессу . На заключительных стадиях деменции вспомогательное кормление может быть предпочтительнее зонда для кормления, чтобы обеспечить преимущества паллиативной помощи и взаимодействия с людьми, даже если цели в области питания не достигаются.
ICU
Трубки для кормления часто используются в отделениях интенсивной терапии (ОИТ) для обеспечения питанием людей, находящихся в критическом состоянии, в то время как их медицинские состояния решаются; по состоянию на 2016 г. не существовало единого мнения о том, что приводит к лучшим результатам — назогастральный или желудочный зонд.
не существовало единого мнения о том, что приводит к лучшим результатам — назогастральный или желудочный зонд.
Механическая непроходимость и нарушение моторики
Есть, по крайней мере, умеренные доказательства того, что зонд для кормления улучшает исходы при хроническом недоедании у людей с раком головы и шеи, который препятствует прохождению пищевода и ограничивает пероральный прием, у людей с продвинутым гастропарезом и БАС . При длительном использовании желудочный зонд дает лучшие результаты, чем назогастральный зонд.
Хирургия желудочно-кишечного тракта
Людям, перенесшим операцию на горле или желудке, во время восстановления после операции часто ставят зонд для кормления; используется трубка, ведущая через нос в среднюю часть тонкой кишки , либо трубка вводится непосредственно через брюшную полость в тонкий кишечник. По состоянию на 2017 год выяснилось, что люди с трубкой через нос могут начать нормально есть раньше.
Типы продуктов
Компании, занимающиеся лечебным питанием, производят ароматизированные продукты для питья и неароматизированные для кормления через зонд. Они регулируются как лечебные продукты питания , которые определены в разделе 5 (b) Закона о лекарствах для сирот (21 USC 360ee (b) (3)) как «пищевые продукты, составленные для употребления или введения энтерально под наблюдением врача. врач и который предназначен для конкретного диетического лечения заболевания или состояния, при котором особые потребности в питании, основанные на признанных научных принципах, устанавливаются при медицинской оценке «.
Типы
К наиболее распространенным типам трубок относятся трубки, вводимые через нос, включая назогастральные, назодуоденальные и назоеюнальные трубки, а также трубки, вводимые непосредственно в брюшную полость, такие как питательные трубки для гастростомии, гастроеюностомии или еюностомии.
Назогастральный зонд для кормления
Назогастральные трубки подача или НГ-трубка проходят через ноздрю (ноздря), вниз по пищеводу в желудок. Этот тип трубки для кормления обычно используется для краткосрочного кормления, обычно менее месяца, хотя некоторые младенцы и дети могут использовать трубку NG в течение длительного периода времени. Людей, которым требуется питание через зонд в течение более длительного периода времени, обычно переводят на более постоянный зонд для питания через желудочный зонд. Основное преимущество NG-трубки заключается в том, что она является временной и относительно неинвазивной для установки, то есть ее можно удалить или заменить в любое время без хирургического вмешательства. Трубки NG могут иметь осложнения, особенно связанные с случайным удалением трубки и раздражением носа.
Этот тип трубки для кормления обычно используется для краткосрочного кормления, обычно менее месяца, хотя некоторые младенцы и дети могут использовать трубку NG в течение длительного периода времени. Людей, которым требуется питание через зонд в течение более длительного периода времени, обычно переводят на более постоянный зонд для питания через желудочный зонд. Основное преимущество NG-трубки заключается в том, что она является временной и относительно неинвазивной для установки, то есть ее можно удалить или заменить в любое время без хирургического вмешательства. Трубки NG могут иметь осложнения, особенно связанные с случайным удалением трубки и раздражением носа.
Назоеюнальный зонд для кормления
Назоеюнальная или NJ-трубка похожа на NG-трубку, за исключением того, что она проходит через желудок в тощую кишку, средний отдел тонкой кишки. В некоторых случаях назодуоденальную или ND-трубку можно ввести в двенадцатиперстную кишку, первую часть тонкой кишки. Эти типы трубок используются для людей, которые не могут переносить кормление в желудок из-за дисфункции желудка, нарушения моторики желудка, сильного рефлюкса или рвоты. Эти типы трубок необходимо размещать в больничных условиях.
Гастростома или зонд для кормления желудка
Желудок трубка подача ( G-труба или «Кнопка») представляет собой трубка вставляется через небольшой разрез в брюшной полости в желудок и используется для длительного энтерального питания. Один тип — это трубка для чрескожной эндоскопической гастростомии (ЧЭГ), которая устанавливается эндоскопически. Положение эндоскопа можно визуализировать на внешней стороне живота человека, поскольку он содержит мощный источник света. Через брюшную полость вводится игла, визуализируемая эндоскопом внутри желудка, а нить, пропущенная через иглу, захватывается эндоскопом и протягивается вверх через пищевод. Затем нить привязывается к концу трубки ПЭГ, который будет внешним, и протягивается обратно через пищевод, желудок и наружу через брюшную стенку. Прошивка занимает около 20 минут. Трубка удерживается внутри желудка либо баллоном на ее конце (который можно сдуть), либо удерживающим куполом, который шире, чем тракт трубки. G-трубки также могут быть установлены хирургическим путем, с использованием открытой или лапароскопической техники.
Прошивка занимает около 20 минут. Трубка удерживается внутри желудка либо баллоном на ее конце (который можно сдуть), либо удерживающим куполом, который шире, чем тракт трубки. G-трубки также могут быть установлены хирургическим путем, с использованием открытой или лапароскопической техники.
Зонд для кормления желудочный подходит для длительного использования, хотя иногда их необходимо заменять, если они используются в течение длительного времени. G-трубка может быть полезна при затрудненном глотании из-за неврологических или анатомических нарушений (инсульт, атрезия пищевода , трахеопищеводный свищ, лучевая терапия при раке головы и шеи ), а также для снижения риска аспирационной пневмонии . Тем не менее, у людей с прогрессирующим слабоумием или взрослой обездоленностью это не уменьшает риск развития пневмонии. Имеются доказательства умеренного качества, свидетельствующие о том, что риск аспирационной пневмонии можно снизить путем введения зонда для кормления в двенадцатиперстную кишку или тощую кишку (постпилорическое кормление) по сравнению с введением зонда для кормления в желудок. Люди с деменцией могут попытаться удалить ПЭГ, что вызывает осложнения.
Дренажная трубка желудка
Вместо этого G-трубка может использоваться для дренажа желудка в качестве долгосрочного решения для состояния, когда закупорка в проксимальном отделе тонкой кишки вызывает накопление желчи и кислоты в желудке, что обычно приводит к периодической рвоте или повреждению блуждающего нерва . Если такие состояния носят кратковременный характер, например, в больнице, обычно используется назальная трубка, подключенная к отсасывающему устройству. Закупорку в нижних отделах кишечного тракта можно устранить с помощью хирургической процедуры, известной как колостомия , и любой тип закупорки можно исправить резекцией кишечника при соответствующих обстоятельствах. Если такая коррекция невозможна или нецелесообразна, питание может осуществляться парентерально .
Гастроеюнальный зонд для кормления
Гастроеюностомия или питательный зонд GJ — это комбинированное устройство, которое обеспечивает доступ как к желудку, так и к тощей кишке или средней части тонкой кишки. Типичные трубки помещаются в место расположения G-трубки или в стому, при этом более узкая длинная трубка проходит через желудок в тонкий кишечник. Трубка GJ широко используется у людей с серьезными нарушениями перистальтики желудка, высоким риском аспирации или неспособностью питаться в желудок. Это позволяет постоянно вентилировать или дренировать желудок при одновременном питании тонкой кишки. Трубки GJ обычно устанавливаются интервенционным радиологом в условиях больницы. Основным осложнением GJ-трубки является миграция длинной части трубки из кишечника и обратно в желудок.
Зонд для кормления Jejunal
Эюностомия питательная трубка ( J-трубка ) представляет собой трубку хирургическим или эндоскопическим вставляется через брюшную полость и в тощей кишке (второй части тонкой кишки ).
Осложнения
Назогастральный зонд и назоеевнальный зонд предназначены для подачи жидкой пищи в желудок или кишечник. При неправильной установке наконечник может попасть в дыхательную систему, а не в желудок или кишечник; в этом случае жидкая пища попадет в легкие, что приведет к пневмонии и в редких случаях может привести к смерти.
Осложнения, связанные с гастростомическими трубками (вводимыми через брюшную полость в желудок или кишечник), включают утечку желудочного содержимого (содержащего соляную кислоту) вокруг трубки в брюшную (брюшную) полость, что приводит к перитониту, серьезному осложнению, которое приведет к смерти, если оно не лечится должным образом. Септический шок — еще одно возможное осложнение. Незначительная утечка может вызвать раздражение кожи вокруг места гастростомы или стомы. Чтобы справиться с этим, используются защитные кремы, защищающие кожу от агрессивной кислоты.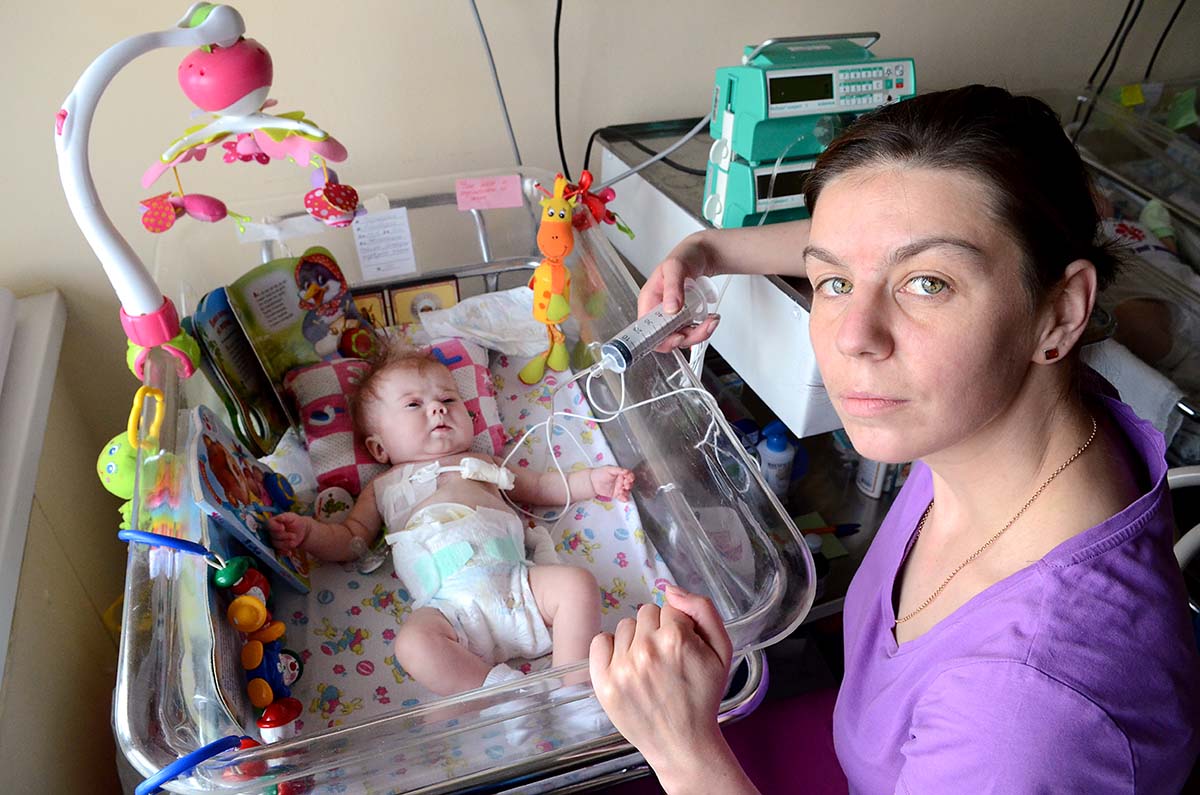
В медицинской литературе обсуждалось явление, называемое «зависимость от зонда», когда ребенок отказывается от еды после того, как он находится на зонде для кормления, но это не признано расстройством в МКБ или DSM, и его эпидемиология неизвестна.
Оральные и стоматологические осложнения
Рекомендации по стоматологической помощи детям, питающимся через зонд, разработаны недостаточно. Многие стоматологические осложнения возникают из-за плохого состояния полости рта, которое может быть результатом нежелания или нетерпимости к практике гигиены полости рта со стороны пациентов и лиц, осуществляющих уход, большого количества зубного налета и / или кариеса, а также отсутствия симуляции полости рта. Хотя многие исследования по этой теме включают относительно небольшой размер выборки, полученные результаты важны, поскольку они связаны с развитием различных состояний полости рта, стоматологических заболеваний и даже системных заболеваний, таких как аспирационная пневмония .
Исчисление
Взрослые, получающие питание через зонд, ранее демонстрировали значительно более высокую скорость и количество отложений зубного камня, чем взрослые, получающие пероральное питание. Даже при наличии интенсивной программы гигиены полости рта у взрослых, получающих питание через зонд, по-прежнему наблюдается большее скопление наддесневого камня , что может быть фактором риска для ряда заболеваний полости рта, включая заболевания пародонта и аспирационную пневмонию . Хотя удаление зубного камня может быть трудным для лиц, осуществляющих уход, и вызывать неприятные ощущения у пациентов с питательной трубкой, его влияние на возникновение аспирационной пневмонии ясно показывает, что это представляет серьезный риск для здоровья. Исследования показывают, что лучший курс лечения пациентов с желудочным зондом — это периодическая профессиональная чистка, поддерживаемая обычным домашним использованием непенящейся пасты для ухода за зубами против образования зубного камня .
Кариес
Кариес зубов — это локализованное заболевание, при котором чувствительная структура зуба разрушается бактериями, способными ферментировать углеводы в кислоту. Хотя это не было тщательно изучено, исследователи предполагают, что люди, получающие питание через зонд, могут быть менее подвержены развитию кариеса, поскольку они не подвергаются пероральному воздействию углеводов. Исследование зубного налета у людей, питающихся через зонд, показало, что он содержит меньше микроорганизмов, связанных с кариесом ( лактобациллы и стрептококки ), и имеет пониженную способность вырабатывать кислоты, что свидетельствует о более слабой способности вызывать кариес. Кроме того, исследования на животных показали, что кормление через зонд не было связано с кариесом, даже в сочетании с пониженным слюноотделением . Таким образом, одно только зондовое питание не обязательно напрямую способствует развитию кариеса.
Заболевания пародонта
На сегодняшний день не было проведено опубликованных исследований показателей заболеваний пародонта (включая потерю клинического прикрепления , глубину кармана или показатели пародонта) среди лиц, питающихся через зонд. Однако, поскольку зондовое кормление коррелирует с накоплением зубного камня , который, как известно, является фактором риска развития заболеваний пародонта, дальнейшие исследования имеют решающее значение для определения роли зондового питания в развитии заболеваний пародонта .
Эрозия зубов
Эрозия зубов — это растворение твердых структур зуба ( эмали , дентина и цемента ) под воздействием кислот, не вызванных бактериями . У людей, питающихся через желудочный зонд, кислота может попасть в полость рта через рефлюкс желудочного содержимого. Гастроэзофагеальный рефлюкс (ГЭР) поражает до 67% детей и молодых людей с дисфункцией центральной нервной системы, состояние, которое само по себе обычно является индикатором зондового питания. Воздействие кислоты желудочного сока на зубы иногда может быть замаскировано или сведено к минимуму из-за большого количества зубного камня . Питание через зонд может решить, усугубить или вызвать проблему ГЭР у людей.
Воздействие кислоты желудочного сока на зубы иногда может быть замаскировано или сведено к минимуму из-за большого количества зубного камня . Питание через зонд может решить, усугубить или вызвать проблему ГЭР у людей.
Аспирационная пневмония
Люди, получающие питание через зонд, подвержены аспирации по множеству факторов. Во-первых, известно , что ненарушенный налет смещается в сторону бактерий ( грамотрицательных анаэробных), вызывающих аспирационную пневмонию . Кроме того, пациенты с зондовым питанием часто страдают гастроэзофагеальным рефлюксом и нарушением защитного рефлекса дыхательных путей (дыхание при глотании). Это приводит к непреднамеренному вдыханию желудочного сока, содержащего бактерии, при повторном проглатывании, что приводит к развитию аспирационной пневмонии .
Пероральная гиперчувствительность
Пока ребенок находится на кормлении через зонд, отсутствует оральная стимуляция, что может привести к развитию оральной гиперчувствительности . Это может затруднить оказание стоматологической помощи и послужить препятствием для возвращения ребенка к оральному кормлению. Это также может привести к дисфагии (затрудненное глотание), мышечной слабости и неправильной защите дыхательных путей, что приводит к более длительному питанию через зонд и повышенному риску стоматологических осложнений. Стоматолог может назначить «программу десенсибилизации», которая включает рутинную стимуляцию внутриротовых и экстраоральных структур, а также поощряет выполнение процедур гигиены полости рта в домашних условиях.
Смотрите также
Рекомендации
Внешние ссылки
Паллиативная помощь — Клиническая больница №1 г. Стерлитамак
Отделение паллиативной медицинской помощи
( для онкологических больных)
Заведующий отделением: Юнусов Фанис Фанилевич, врач первой категории.
Старшая медицинская сестра: Урозаева Гузель Римовна, высшая квалификационная категория.
Отделение паллиативной медицинской помощи развернуто на 18 коек на базе ГБУЗ РБ КБ №1 г. Стерлитамак и обслуживает жителей г. Стерлитамак и прилегающих районов. В отделении работают 3 врача, включая заведующего отделением. Все врачи имеют первую квалификационную категорию по онкологии и терапии и сертификаты. Из 4 медицинских сестер – 3 имеют высшую категорию.
Отделение осуществляет следующие функции:
— оказание паллиативной медицинской помощи в стационарных условиях ;
— назначение наркотических и психотропных лекарственных препаратов пациентам, нуждающимся в обезболивании;
— осуществление ухода за пациентами, в том числе профилактика и лечение пролежней, уход за дренажами и стомами, кормление, включая зондовое питание;
— организация консультаций пациентов врачом-специалистом по профилю основного заболевания и врачами других специальностей;
— оказание консультативной помощи врачам-специалистам по вопросам паллиативной медицинской помощи;
— организационно-методическое сопровождение мероприятий по повышению доступности и качества паллиативной медицинской помощи и социально-психологической помощи;
— обучение пациентов, их родственников и лиц, осуществляющих уход, навыкам ухода;
— повышение профессиональной квалификации медицинских работников;
— ведение учетной и отчетной документации, предоставление отчетов о деятельности в установленном порядке, сбор данных для информационных систем в сфере здравоохранения в соответствии с законодательством Российской Федерации;
Основные показания для госпитализации пациентов в отделение:
— выраженный болевой синдром, не поддающийся лечению в амбулаторных условиях, в том числе на дому;
— тяжелые проявления заболеваний, требующие симптоматического лечения под наблюдением врача в стационарных условиях;
— необходимость проведения дезинтоксикационной терапии, нормализации показателей крови;
— подбор схемы терапии для продолжения лечения на дому;
— необходимость проведения медицинских вмешательств, осуществление которых невозможно в амбулаторных условиях, в том числе на дому (выполнение пункций, дренажей и прочее).
Сотрудники отделения постоянно совершенствуются на базе клинических кафедр БГМУ, принимают участие в конференциях и форумах онкологов и врачей паллиативной помощи.
С уважением, коллектив отделения.
5 заблуждений о трубках для кормления
Автор: Juliette Soelberg, MS, RD, LDN
Поздравляем с неделей осведомленности о трубках для кормления! Если вы пациент или знаете пациента, у которого есть новый зонд для кормления, у вас может возникнуть много вопросов — вы не одиноки! Ответы на начальные вопросы помогут вам расслабиться и напомнят, насколько полезными могут быть зонды для кормления!
1. Существует ли только один тип зонда для кормления?
Существует МНОЖЕСТВО различных типов питательных трубок, и каждая из них имеет свое предназначение.Один тип зонда для кормления подает пищу прямо в желудок, а другой тип зонда для кормления направляет пищу прямо в тонкий кишечник. Есть даже тип зонда для кормления, у которого есть два конца: один в желудке, а другой в тонкой кишке!
ЛЮБОПЫТНЫЙ ФАКТ: Кормящие трубки названы в виде , как они размещены в корпусе, и , где конец трубки расположен в корпусе. Например, если кому-то через нос вводят трубку, а конец трубки находится в желудке, это называется назогастральный зонд («назо» для носа и «желудок» для желудка).Если у вас есть трубка для кормления, которая была вставлена эндоскопически и расположена в желудке, это называется чрескожной эндоскопической гастростомией (или ПЭГ). Другой вид трубки называется еюностомией — конец этой трубки находится в тощей кишке (второй части тонкой кишки).
2. Если у кого-то будет зонд для кормления, сможет ли он когда-нибудь есть «настоящую» пищу?
Есть много разных причин, по которым у пациентов есть зонд для кормления, и некоторые из этих причин затрудняют или делают опасным прием пищи через рот.Однако это не для всех. Пациенты должны проконсультироваться со своим врачом или логопедом, чтобы определить, безопасно ли для них проглатывание пищи. Если человек может безопасно есть через рот, то он может съесть абсолютно ! Прием пищи не повредит трубке, а использование трубки не сделает прием пищи небезопасным.
Пациенты должны проконсультироваться со своим врачом или логопедом, чтобы определить, безопасно ли для них проглатывание пищи. Если человек может безопасно есть через рот, то он может съесть абсолютно ! Прием пищи не повредит трубке, а использование трубки не сделает прием пищи небезопасным.
3. Остается ли трубка для кормления навсегда?
Трубки для кормления — это замечательный инструмент , который поможет клиентам любого возраста получить необходимое им питание.Некоторым людям может потребоваться зонд для кормления на всю жизнь, и, мальчик, мы рады, что у них есть способ получать свои питательные вещества! Другим может потребоваться зонд для кормления только на короткий период времени; это типично для многих детей или пациентов в больнице.
4. Придется ли вам оставаться в больнице, если у вас установлен зонд для кормления?
Некоторые пациенты с зондами для кормления находятся в больнице, и это правда, что они могут быть очень больны.Но многие люди, у которых есть зонды для кормления, находятся дома и ведут активный образ жизни! Иногда людям требуются помпы для медленной доставки питания, и они могут работать от 12 до 24 часов днем или ночью. Когда клиенты отключены от насосов, они могут свободно перемещаться. Некоторым пациентам помпы вообще не нужны, поэтому они ни к чему не подключены.
5. Какое питание можно вводить через зонд для кормления?
Некоторым пациентам требуются специальные смеси, но многие хотят есть настоящую пищу, и это здорово! Смеси удобны и полезны для некоторых клиентов, но варианты не ограничиваются только формулами для питания.Пациент может измельчить свою еду в тонкую смесь и доставить ее прямо в зонд для кормления без какой-либо смеси. Они получают все свои питательные вещества из пищи, как и те, кто жует и глотает пищу!
Они получают все свои питательные вещества из пищи, как и те, кто жует и глотает пищу!
Еда не теряет своих питательных свойств при смешивании, поэтому это хороший вариант для тех, кто ее переносит. Обязательно проконсультируйтесь с диетологом, если вы заинтересованы в использовании смешанной пищи для зонда для кормления.
Juliette Soelberg, MS, RD, LDN работает клиническим диетологом, и ее опыт варьируется от долгосрочной и краткосрочной реабилитации до амбулаторного консультирования и интенсивной терапии.Она считает, что практика, основанная на фактах, является наиболее эффективным способом для диетологов стать активом своих организаций и защитником своих пациентов.
Dietitians On Demand — это общенациональная компания по подбору персонала и найму зарегистрированных диетологов, специализирующаяся на краткосрочных, временных и постоянных должностях в отделениях неотложной помощи, долгосрочной помощи и в сфере общественного питания. Мы нацелены на диетологов и помогаем им улучшить свою практику и добиться успеха на рабочем месте.Ознакомьтесь с нашими вакансиями, запросите покрытие или посетите наш магазин сегодня!
Питание через зонд с использованием болюсного метода
Эта информация поможет вам научиться использовать метод болюса для питания и приема лекарств через чрескожную эндоскопическую гастростомию (ПЭГ), гастростомический зонд (GT) или назогастральный зонд (NGT).
Вернуться наверх
О питании через трубку
Питание через зонд — это когда вы получаете питательные вещества через зонд, если вы не можете получить их достаточное количество через еду и питье, или если вы не можете безопасно глотать.Питательные вещества придают энергию и помогают заживлению.
Болюсный метод — это тип кормления, при котором смесь подается с помощью шприца через зонд для кормления. Шприц, который вы будете использовать, называется катетерным шприцем. В шприце с катетером нет иглы.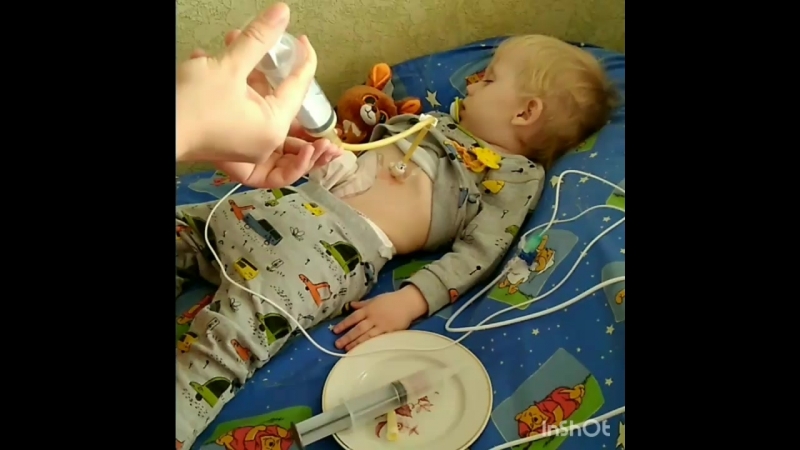 В нем есть отверстие с поршнем. Вы набираете смесь через отверстие в шприце, а затем вводите смесь в трубку для кормления с помощью поршня. Болюс относится к 1 «приему пищи» смеси.
В нем есть отверстие с поршнем. Вы набираете смесь через отверстие в шприце, а затем вводите смесь в трубку для кормления с помощью поршня. Болюс относится к 1 «приему пищи» смеси.
У вас может быть зонд для кормления с устаревшим разъемом или разъемом ENFit.В этом ресурсе мы покажем изображения обоих типов разъемов.
Для получения дополнительной информации о зонде для кормления, в том числе о том, как бороться с побочными эффектами, прочтите Руководство по поиску и устранению неисправностей при зондировании через зонд .
Вернуться наверх
Инструкции по питанию через зонд
Формула: __________
Всего банок в день: ____________________ (8 унций каждая)
Калорий в день: __________
Вы можете выбрать время кормления, если вы достигнете своих ежедневных целей в области питания.Укажите время, которое вы предпочитаете или рекомендует ваш врач, поставщик передовых медицинских услуг (APP) или клинический диетолог.
| Предлагаемое время | Сумма формулы | Промывка водой до и после кормления |
|---|---|---|
| _________am | ___ банка (-и) или ___ мл | _____ мл |
| _____am | вечера | ___ банка (-и) или ___ мл | _____ мл |
| _____am | вечера | ___ банка (-и) или ___ мл | _____ мл |
| _________ мин. | ___ банка (-и) или ___ мл | _____ мл |
| _________ мин. | ___ банка (-и) или ___ мл | _____ мл |
Ваш клинический диетолог-диетолог обсудит с вами ваши ежедневные цели в области питания и гидратации.Следуйте их рекомендациям. Помимо формулы, обязательно промойте себя рекомендованной водой, указанной выше, для удовлетворения ваших потребностей в жидкости. Если вас госпитализируют, возьмите с собой адаптер для пуговиц, если он у вас есть.
Если вас госпитализируют, возьмите с собой адаптер для пуговиц, если он у вас есть.
Вернуться наверх
Инструкции по подаче через трубку
Следуйте инструкциям этого раздела во время кормления через зонд. Прочтите раздел «Как предотвратить аспирацию» перед кормлением через зонд, чтобы узнать, как избежать попадания смеси в дыхательные пути.
- Вымойте руки.
- Если вы моете руки водой с мылом, намочите руки, нанесите мыло, тщательно потрите их в течение не менее 20 секунд, затем ополосните. Вытрите руки полотенцем и закройте кран этим же полотенцем.
- Если вы используете дезинфицирующее средство для рук на спиртовой основе, не забудьте покрыть им все руки, потирая их друг о друга, пока они не высохнут.
- Соберите все необходимое в чистом и удобном месте.Не устанавливайте и не используйте зондовое кормление в ванной. Вам понадобиться:
- Количество смеси, прописанное вашим лечащим врачом
- Емкость пустая
- Чашка
- Чистая ткань или бумажное полотенце
- Емкость с водой. Вы можете использовать водопроводную воду, если она безопасна для питья.
- Наконечник устаревшего катетера на 60 миллилитров (мл) или шприц ENFit
- Лента
- Адаптер кнопки, если он у вас вместо трубки (см. Рис. 1 и 2)
Рисунок 1.
КнопкаРис. 2. Трубка с прежним разъемом (слева) и ENFit (справа)
- Откройте заглушку на конце трубки для кормления (см. Рисунок 3). Если у вас есть кнопка, вставьте в нее адаптер (см. Рисунок 4).
- Если вы используете трубку без зажима, зажмите конец трубки, чтобы избежать утечки, или поместите трубку в чашку. В остальной части этого материала, когда мы используем слова «разжать зажим» или «повторно зажать», вам следует вместо этого «отсоединить» или «заново зажать» трубку для кормления.
Рис.
 3. Откройте заглушку на конце старого разъема (слева) и ENFit (справа).
3. Откройте заглушку на конце старого разъема (слева) и ENFit (справа).Рисунок 4. Вставьте адаптер
в кнопку.
- Если вы используете трубку без зажима, зажмите конец трубки, чтобы избежать утечки, или поместите трубку в чашку. В остальной части этого материала, когда мы используем слова «разжать зажим» или «повторно зажать», вам следует вместо этого «отсоединить» или «заново зажать» трубку для кормления.
- Наполните шприц количеством воды, рекомендованным вашим лечащим врачом (см. Рисунок 5). Вставьте шприц в конец трубки для кормления или переходника пуговицы.
Рисунок 5.Наполните шприц водой.
- Освободите трубку для кормления (см. Рисунок 6). Промойте трубку для кормления (см. Рисунок 7).
Рисунок 6. Освободите трубку подачи
.Рис. 7. Промывка трубки для кормления с помощью устаревшего коннектора
(слева) и ENFit (справа) - Зажмите трубку для кормления.Отсоедините шприц.
- Протрите верхнюю часть банки с смесью чистой тканью или бумажным полотенцем. Вылейте предписанное количество смеси в пустой контейнер. Наполните шприц формулой в шприц (см. Рисунок 8).
Рис. 8. Наполните шприц формулой.
- Вставьте шприц с наконечником катетера в трубку для кормления или адаптер кнопки (см. Рисунок 9). Убедитесь, что кончик шприца вставлен плотно.Вы можете обмотать соединение лентой, чтобы оно не расслоилось.
Рис. 9. Поместите шприц в трубку для кормления с помощью устаревшего разъема (слева) и ENFit (справа).
- Освободите трубку для кормления и медленно надавите на поршень. Зажмите трубку для кормления между шприцами со смесью, чтобы предотвратить утечку.
- Наполните шприц формулой (см. Рисунок 10). Повторяйте шаги с 7 по 9, пока не введете предписанное количество смеси.Это должно занять не менее 15 минут. Когда закончите, зажмите трубку для кормления.
- У вас также есть возможность снять поршень шприца и медленно влить смесь в течение как минимум 15 минут.
- Наполните шприц количеством воды, рекомендованным вашим лечащим врачом. Вставьте шприц в конец трубки для кормления или переходника пуговицы.
Рис. 10. Наполните шприц формулой.
- Зажмите трубку для кормления, снимите адаптер пуговицы (если он используется) и закройте трубку для кормления.
- После каждого кормления разведите шприц в стороны и промойте все оборудование теплой водой. Дайте припасам высохнуть на воздухе.
- Повторите шаги с 1 по 13 для каждого кормления.
Важные моменты
- Всегда повторно закрывайте зонд для кормления перед тем, как снимать наконечник устаревшего катетера или шприц ENFit, чтобы избежать утечки.
- Переместите зажим к разным частям трубки для кормления, чтобы избежать постоянного перегиба трубки.
- Чтобы избежать засорения, всегда промывайте зонд для кормления количеством воды, рекомендованным вашим лечащим врачом (обычно 60 мл) до и после:
- Каждое кормление.
- Принимает каждое лекарство.
- Если вы не используете зонд для кормления ежедневно, промывайте его 60 мл воды не реже одного раза в день.
Вернуться наверх
Прием лекарств через зонд для кормления
Узнайте у врача, можно ли принимать лекарства через зонд для кормления. Большинство лекарств, которые вы обычно принимаете внутрь, можно принимать через зонд для кормления.
Лекарства должны быть в жидкой форме или измельченными в порошок, чтобы предотвратить засорение зонда для кормления.Многие лекарства выпускаются в жидкой форме. Если вы принимаете пилюли, таблетки или капсулы, узнайте у своего врача о жидких формах.
Таблетки или капсулы с энтеросолюбильным покрытием, с замедленным высвобождением (XR) или замедленным высвобождением (SR) нельзя принимать через зонд для кормления. Если вы принимаете какие-либо лекарства в этой форме, спросите своего врача, можете ли вы получить лекарство в другой форме.
Не смешивайте разные лекарства, если это не рекомендовано вашим лечащим врачом. Если вы принимаете более одного лекарства, спросите своего врача, можно ли вам принимать какие-либо из них вместе.
Запишите график приема лекарств и возьмите его с собой. Обновите его, когда что-нибудь изменится. Это поможет членам вашей семьи или опекунам узнать ваш график приема лекарств. Принесите копию расписания на прием к врачу. Ваш врач будет проверять ваши лекарства при каждом посещении.
Всегда промывайте зонд для кормления 60 мл воды до и после приема каждого лекарства. Это предотвратит засорение.
Инструкция по приему лекарств
- Вымойте руки.
- Если вы моете руки водой с мылом, намочите руки, нанесите мыло, тщательно потрите их в течение не менее 20 секунд, затем ополосните. Вытрите руки чистым полотенцем и закройте кран этим же полотенцем.
- Если вы используете дезинфицирующее средство для рук на спиртовой основе, не забудьте покрыть им все руки, потирая их друг о друга, пока они не высохнут.
- Соберите все необходимое в чистом и удобном месте. Не устанавливайте и не используйте зондовое кормление в ванной.Вам понадобиться:
- Маленькая чашка или стакан
- Наконечник устаревшего катетера объемом 60 мл или шприц ENFit
- Лекарство в жидкой или порошковой форме
- Ступка и пестик или дробилка для таблеток, если необходимо
- Вода (можно использовать водопроводную воду, если она пригодна для питья)
- Ложка
- Адаптер кнопки, если он у вас
- Промойте зонд для кормления 60 мл воды. Зажмите трубку для кормления.
- Если ваше лекарство находится в жидкой форме :
- Жидкие лекарства могут содержать сорбит.Сорбитол может вызвать вздутие живота, спазмы, диарею (жидкий или водянистый стул) или все эти симптомы. Если у вас есть какие-либо из этих симптомов, поговорите со своим врачом.
- Перелейте лекарство в небольшую чашку или отмерьте точное количество маленькой мерной ложкой. Если вам не даны другие инструкции, принимайте каждое жидкое лекарство отдельно.
- Добавьте в лекарство не менее 30 мл воды. Наполните шприц раствором.
- Перейдите к шагу 5.
Если у вас лекарство в форме таблетки или пилюли :
- Таблетки и пилюли необходимо измельчить до мелкого порошка, используя ступку с пестиком или таблеточную дробилку. Вы можете купить их в местной аптеке. Раздавите каждое лекарство отдельно.
- Добавьте не менее 30 мл теплой воды к каждому лекарству. Хорошо перемешайте ложкой, пока лекарство не растворится.
- Наполните шприц лекарством. Не забывайте составлять каждое лекарство отдельно, если ваш лечащий врач не проинструктирует вас иначе.
- Переходите к шагу 5.
Если ваше лекарство представляет собой капсулу :
- Капсулы необходимо открывать, чтобы порошок внутри мог раствориться. Откройте предписанное количество капсул.
- Добавьте к лекарству не менее 30 мл теплой воды. Хорошо перемешайте ложкой, пока лекарство не растворится.
- Наполните шприц лекарством.
- Переходите к шагу 5.
- Присоедините шприц к трубке для кормления или переходнику кнопки, если вы его используете.Разожмите трубку и осторожно введите лекарство. Зажмите трубку.
- Присоедините к трубке для кормления шприц с 60 мл воды. Освободите трубку и тщательно ее промойте. Зажмите его перед тем, как вынуть шприц. Если вода движется по трубке слишком медленно, повторите промывку.
- Закройте пробку или снова закройте колпачок на конце трубки для кормления. Снимите адаптер кнопки, если вы его используете.
- После приема лекарств, разведите шприц в стороны и промойте все оборудование теплой водой.Дайте припасам высохнуть на воздухе.
Вернуться наверх
Заказ расходных материалов
Ваш куратор свяжется с вашей страховой компанией о вашем страховом покрытии. Если ваша страховка покрывает зондовое кормление, мы направим вас к поставщику услуг по уходу на дому. Они предоставят вам рецептуру и оборудование.
Если ваша страховка не покрывает вашу смесь или расходные материалы, вы можете купить эту марку или непатентованный аналог в местной аптеке, продуктовом магазине или в Интернете. Всегда заказывайте смесь и оборудование, когда у вас дома есть запасы на 10 дней, чтобы смесь никогда не кончилась.
Если у вас больше нет зондового питания, вы можете пожертвовать оставшиеся расходные материалы. Свяжитесь с фондом Oley Foundation по телефону 518-262-5079 или посетите их веб-сайт www.oley.org
.
Вернуться наверх
Хранение формулы
- Проверьте срок годности вашей формулы. Невскрытые банки со смесью можно хранить при комнатной температуре в течение длительного времени.
- Закройте открытые банки со смесью и храните их в холодильнике между кормлениями. Выбросьте все открытые неиспользованные банки со смесью через 24 часа.
Вернуться наверх
Когда звонить вашему поставщику медицинских услуг
Позвоните своему врачу, если вы:
- Просмотрите любое из следующего на своем сайте вставки:
- Кровотечение, пропитывающее небольшой марлевый тампон
- Гной или выделения с неприятным запахом
- Покраснение
- Отек
- Усиление боли, которая не проходит после приема лекарств
- Имеются какие-либо из следующих изменений функции кишечника:
- Не испражнялся (какал) в течение 2 дней
- Жесткий и сухой стул
- Есть какие-либо изменения в дефекации, например, в цвете, консистенции, частоте или количестве.
- Есть какие-либо изменения в вашей моче (моча), например, по цвету, частоте или количеству.
- Есть изменения в вашем весе, например:
- Набирайте более 5 фунтов (2,3 кг) в неделю
- Худеем более чем на 2 фунта (0,90 кг) за неделю
- Чувство сытости после кормления
- Отек живота (живота), ступней, ног, рук или лица
- Есть тошнота (ощущение, будто вас вот-вот вырвет)
- Рвота (рвота)
- Вздутие живота, спазмы желудка или диарея
- У вас поднялась температура 100 градусов.4 ° F (38 ° C) или выше
- Озноб
- Головокружение
- Проблемы с дыханием
Вернуться наверх
Контактная информация
Если у вас есть какие-либо вопросы или проблемы, позвоните в офис службы питания по телефону 212-639-6984 и попросите амбулаторное приложение APP. Вы можете связаться с офисом с понедельника по пятницу с 9:00 до 17:00. После 17:00, в выходные и праздничные дни звоните по телефону 212-639-2000 и спросите дежурного специалиста по желудочно-кишечному тракту.
Вернуться наверх
Типы кормления через зонд | Копинг
Жидкую пищу можно есть по-разному.
Два типа
Есть 2 вида жидких кормлений:
- энтеральное питание, когда пища поступает непосредственно в желудок или тонкий кишечник
- парентеральное питание, когда пища поступает непосредственно в вену (PN)
Прием пищи непосредственно в желудок или тонкую кишку
Подача корма через зонд в желудок или тонкий кишечник (кишечник) называется энтеральным питанием.
Энтеральное питание
Для энтерального питания используются специально приготовленные жидкие корма. Доступны различные смеси (формулы). Ваш диетолог выберет для вас наиболее подходящий. Это зависит от ваших индивидуальных потребностей в питании.
Возможно, вам придется взять с собой всю еду и питье таким образом.Или вы можете принять пищу, поедая как обычно, а затем выпить остаток в виде жидкости через трубку.
Энтеральное питание предназначено только для людей, у которых желудок и кишечник работают в обычном режиме. Это потому, что корма все еще проходят обычный путь пищеварения.
Вы не можете получать энтеральное питание, если у вас есть:
- непроходимость кишечника
- сильная диарея или тошнота
Вам может потребоваться энтеральное питание, когда:
- у вас проблемы с глотанием
- есть риск того, что пища и жидкость могут попасть неправильно
Побочные эффекты
Корма концентрированные.Иногда они могут вызывать вздутие живота и диарею. Если это произойдет, вам может потребоваться более медленная скорость подачи ваших фидов. Обычно начинают медленно, а затем постепенно увеличивают количество. Ваш диетолог также может изменить способ кормления.
Вам может потребоваться дополнительная жидкость через капельницу, чтобы предотвратить обезвоживание, если у вас диарея.
Трубки разные
Для энтерального питания используются несколько типов зондов:
Назогастральный зонд — это тонкая трубка, которая проходит через нос и спускается через горло в желудок.Это может быть у вас, если вам нужно кормить от 2 до 4 недель.
Медсестра или врач вставляет трубку. Это неприятная, но быстрая процедура. Назогастральный зонд не влияет на вашу способность дышать или говорить. Вы по-прежнему можете есть и пить с установленной трубкой, если медицинская бригада не скажет вам этого не делать.
На этой схеме показано положение назогастрального зонда.
У некоторых людей может быть назоеюнальная трубка (NJT).
NJT похож на назогастральный зонд, но его кончик входит во вторую часть тонкой кишки (тощую кишку).
Ваш врач может предложить NJT:
- , когда ваш желудок не может должным образом опорожниться
- , чтобы преодолеть закупорку тонкой кишки
- после операции на поджелудочной железе
Трубка JEJ
Этот тип трубки может быть у вас, если вы перенесли операцию на желудке или пищеводе.
Эти трубки входят в часть тонкой кишки, называемую тощей кишкой. Тощая кишка расположена немного дальше желудка.
Трубка для чрескожной эндоскопической еюностомии (PEJ)
Чтобы вставить трубку PEJ, вам нужно пройти эндоскопию.Это означает, что хирург вводит вам в рот трубку с камерой на конце. Трубка проходит по пищевой трубке в желудок. Таким образом, они смогут увидеть, где разместить трубку PEJ. Затем хирург вводит еюностомическую трубку через отверстие в животе (брюшной полости) в вашу тощую кишку. Для этой процедуры у вас есть седативный эффект.
С трубкой PEJ у вас обычно медленное кормление. У вас есть насос, который контролирует скорость подачи корма в трубку.
Рентгенологически установленная еюностомическая трубка (RIJ)
Вам могут вставить трубку RIJ с помощью рентгеновского снимка (вставленная радиологически еюностомия), если вы не можете пройти эндоскопию.
На этой схеме показана трубка PEJ.
У некоторых людей может быть трубка RIG. Это гастростомическая трубка. Ваш врач вводит его прямо в желудок под контролем рентгена.
У вас под местной анестезией. Это для людей, которым нельзя делать эндоскопию. Это могло быть из-за опухоли в пищеводе (пищеводе).
Если у вас длительные проблемы с приемом пищи и глотанием, вам может потребоваться зонд для ПЭГ. Например, при раке головы и шеи или раке пищевода (пищевода).
Зонд PEG входит в ваш желудок через отверстие, сделанное на внешней стороне вашего живота (брюшной полости).
Чтобы вставить трубку ПЭГ, вам нужно пройти эндоскопию. Это означает, что хирург вводит вам в рот трубку с камерой на конце. Трубка проходит по пищевой трубке в желудок. Таким образом, они смогут увидеть, где разместить трубку ПЭГ. Затем хирург вводит трубку через отверстие в животе (брюшной полости) в ваш желудок. Для этой процедуры у вас есть седативный эффект.
Корм обычно большую часть дня проходит через насос.У вас есть перерыв на несколько часов, чтобы дать желудку отдохнуть. Но иногда кормление может длиться более 24 часов с низкой скоростью. Если у вас дома есть корма, диетолог посоветует вам, сколько корма вам нужно и в какое время.
На этой схеме показано положение питательной трубки для чрескожной эндоскопической гастростомии (ЧЭГ) Подробная схема питательной трубки для чрескожной эндоскопической гастростомии (ЧЭГ)
Прием пищи прямо в вену
Парентеральное питание (PN) — это когда пища попадает в кровоток через капельницу в вену.
Парентеральное питание
При парентеральном питании (ПП) корма не проходят через вашу нормальную пищеварительную систему. У вас есть PN через центральную линию или линию PICC.
Линия PICC поднимается по кровеносному сосуду на руке и попадает в грудную вену. Другие типы центральных линий входят в грудную клетку и главный кровеносный сосуд, как показано на этой диаграмме:
На этой диаграмме показана центральная линия
Как это работает
Конец лески свешивается из груди.
Когда он не используется, крышка закрывает центральную линию. Когда у вас есть корм, медсестра снимает колпачок и подключает трубку к капельнице, содержащей ваш PN.
Когда весь корм пройден, медсестра промывает линию. Для этого используется либо стерильная соленая вода, либо раствор против свертывания крови. Затем медсестра снова заклеивает шнур.
Обычно вам вводят трубку под местной или общей анестезией. Эту процедуру делает специально обученная медсестра или врач. Возможны осложнения.Иногда линии заражаются или блокируются, и их приходится удалять и заменять.
Когда это может понадобиться
Скорее всего, вам понадобится кормление PN только тогда, когда ваш кишечник не работает. Например, если вы:
- серьезно болеют
- имеют серьезные проблемы с желудком или тонкой кишкой или если они были удалены
- имеют серьезные проблемы с питанием до операции и не могут получать энтеральное питание
- имеют отверстие (свищ) в ваш желудок или пищевод
- сильно худеют или плохо справляются с энтеральным питанием
О кормах PN
Корма, используемые для PN, очень сложны.Каждый день фармацевт тщательно готовит их в стерильной комнате.
Врачи и диетологи каждый день сообщают фармацевту о ваших конкретных пищевых потребностях. Они будут регулярно проверять вас, пока у вас есть PN. Вам потребуются частые анализы крови, чтобы убедиться, что ваша кровь в норме. К ним относятся ваши уровни минералов, сахара, солей и других веществ.
PN может иметь побочные эффекты. К ним относятся высокий уровень сахара в крови или они могут повлиять на работу вашей печени.
Ваш врач постепенно сокращает количество кормлений PN, когда вам пора их прекратить.
Питание через зонд в домашних условиях
Возможно, вам придется продолжать использовать эти методы кормления после выписки из больницы. Сначала это может показаться пугающим, но большинство людей к этому привыкает. Постарайтесь не беспокоиться об этом. У вас будет поддержка.
Перед тем, как вы выпишетесь из больницы, ваши медсестры покажут вам и вашим опекунам, как кормить. Большинство людей сначала ежедневно посещает участковая медсестра. Они продолжаются столько, сколько вам нужно. А медсестры дадут вам номера телефонов людей, с которыми можно связаться, если вам понадобится помощь.
Вам также будут регулярно назначаться контрольные встречи, чтобы узнать, как у вас дела.
ОСИНА | Что такое энтеральное питание
Всем людям нужна еда, чтобы жить. Иногда человек не может есть или не может есть достаточно из-за болезни. У других может быть снижение аппетита, трудности с глотанием или хирургическое вмешательство, которое мешает есть. Когда это происходит, и человек не может есть, питание должно обеспечиваться другим способом. Один из методов — « энтеральное питание » или « зондовое питание ».”
Нормальное пищеварение происходит, когда пища расщепляется в желудке и тонком кишечнике, а затем всасывается в кишечнике. Эти абсорбированные продукты разносятся кровью во все части тела.
Питание через зонд — это специальная жидкая пищевая смесь, содержащая белок, углеводы (сахар), жиры, витамины и минералы, которую вводят через зонд в желудок или тонкий кишечник.
Кто получает питание через зонд?
Люди всех возрастов кормятся через зонд. Его можно давать младенцам и детям, а также взрослым.Люди могут нормально жить на питании через зонд так долго, как это необходимо. Часто кормление через зонд используется в течение короткого времени, и зонд может быть удален, когда человек может есть достаточно через рот.
Как осуществляется питание через зонд?
Питание через зонд можно осуществлять через зонд разных типов. Зонд одного типа можно ввести через нос в желудок или тонкий кишечник. Этот зонд называется назогастральным зондом или назоэнтеральным зондом . Иногда зонд вводят прямо через кожу в желудок или тонкий кишечник.Это называется трубкой с гастростомией или еюностомией . Ваша медицинская бригада (врачи, медсестры, диетологи и фармацевты) расскажет вам о различных типах зондов для кормления.
Иллюстрация взята из журнала A.S.P.E.N. Руководство по обучению пациентов нутриционной поддержке, 2008 г.
Сколько людей в США получают зондовое кормление?
Многие пациенты в США кормятся через зонд. Согласно последним статистическим данным общенационального стационарного обследования (NIS), пациенты получали зондовое питание в более чем 250 000 больницах.Около 25% из них были для детей и новорожденных. * Люди также могут получать эту терапию дома и в учреждениях долгосрочного ухода. Более 400 000 пациентов получают эту терапию дома. ** Для получения дополнительной информации и обновлений по этой теме свяжитесь с Пегги Гюнтер, доктором философии, старшим директором RN для ASPEN по адресу [электронная почта защищена].
* Данные проекта AHRQ Healthcare Costs and Utilization Project (HCUP) для общенациональной стационарной выборки (NIS) за 2014 год. http://hcup.ahrq.gov/
** Mundi M, et al. Распространенность домашнего парентерального и энтерального питания в США.Nutr Clin Pract. 2017.
Непрерывная подача через трубку
Человека, который не может переносить слишком много еды за один раз, необходимо постоянно кормить. Некоторых кормят днем и ночью. Других кормят только в часы бодрствования или только ночью. Начинайте кормление в одни и те же часы каждый день. Перед кормлением убедитесь, что еда комнатной температуры. После каждого кормления накрывайте и охлаждайте оставшуюся пищу.
Существуют различные типы трубок мешка для кормления и питательных трубок.Один из них имеет соединение, которое позволяет вставлять или вставлять наконечник трубки мешка для кормления в порт для трубки подачи. Более новый тип имеет поворотный предохранительный соединитель. Функция закручивания означает, что вы должны использовать специальный тип трубки мешка для кормления, которая накручивается на порт трубки для кормления. Проконсультируйтесь со своей бригадой по уходу, чтобы убедиться, что вы следуете инструкциям для вашего конкретного типа трубки и зонда для кормления.
Начните первое ежедневное кормление с чистого мешка для кормления. После последнего кормления промойте мешок и трубку теплой мыльной водой.Хорошо промойте их и повесьте сушиться.
1. Заполнение мешка для кормления
Переведите насос в положение СТОП / ВЫКЛ.
Закройте зажим на трубке мешка для кормления.
Налейте предписанное количество жидкого корма в мешок для кормления.
Подвесьте мешок для кормления на штанге над насосом. Убедитесь, что трубка мешка свисает прямо.
Медленно откройте зажим. Дайте небольшому количеству пищи вытечь через конец трубки в мерную чашку или миску.Это удаляет воздух из трубки и помогает предотвратить образование газов.
Закройте зажим на трубке.
2. Подсоединение мешка для кормления
Проденьте трубку мешка для кормления через переднюю часть насоса.
Подсоедините трубку мешка для кормления к отверстию для трубки подачи.
Порт для подключения. Если у вас есть трубка для кормления с портом вставного типа, вставьте конец трубки мешка для кормления в порт для трубки для кормления.
Поворотный порт. Если у вас есть поворотный порт для кормления, прикрутите трубку мешка для кормления к отверстию для кормления.
Откройте зажим на трубке мешка для кормления.
3. Включение насоса
Проверьте правильность настроек насоса. (Вы можете записать настройки на листе бумаги. Прикрепите бумагу к помпе.)
Переведите помпу в положение ПУСК / ВКЛ.
Проверка остатков: Вас могут попросить проверить количество пищи, оставшееся в желудке (остатки) в заданное время.Если да, вам сообщат, что делать с разным количеством остатков.
Кормление через зонд — Детская исследовательская больница Св. Иуды
Почему некоторым пациентам необходимо зондовое питание?
Питание важно для хорошего здоровья и нормального роста. Рак и другие заболевания могут помешать детям есть хорошую пищу, в которой они нуждаются. Лекарства и другие методы лечения часто вызывают неприятный вкус пищи. Эти процедуры также могут вызвать у ребенка чувство «тошноты» или «просто отсутствие голода».«Иногда у вашего ребенка могут возникнуть проблемы с глотанием или его горло может быть раздражено лучевой терапией. Даже после того, как вы и персонал приложили все усилия, чтобы помочь вашему ребенку есть, он, возможно, не сможет есть достаточно, чтобы оставаться здоровым. В этих случаях зондовое вскармливание может спасти вашего ребенка от роста. Питание через зонд — это безопасный способ давать ребенку питательные вещества (те части пищи, которые полезны для организма), когда он не может есть самостоятельно. Питание через зонд может помочь вашему ребенку избежать потери веса.Это также может помочь сохранить ее тело в силе в борьбе с раком или инфекцией.
Что такое зондовое кормление?
При питании через зонд смесь проходит через небольшую трубку, которая напрямую соединяется с частью пищеварительной системы вашего ребенка (системой организма, которая обрабатывает пищу). Формула представляет собой жидкость, содержащую питательные вещества, необходимые вашему ребенку. Врач, медсестра или диетолог вашего ребенка помогут выяснить, какой тип зондового питания лучше всего подходит для вашего ребенка. Этот сотрудник также решит, как долго вашему ребенку потребуется зондовое кормление.В то время как большинству детей требуется зондовое кормление всего на несколько дней, другим оно необходимо на протяжении всего лечения, а иногда и дольше. Если врач, медсестра или диетолог не укажут вам иное, ваш ребенок может принимать пищу и есть обычную пищу. Иногда ваш ребенок может получать лекарства через зонд для кормления.
Где будет размещена трубка?
Место установки зонда в пищеварительную систему вашего ребенка будет зависеть от нескольких факторов:
- Как долго потребуется кормление через зонд
- Насколько хорошо работают различные части пищеварительной системы вашего ребенка
- Риск побочных эффектов от кормления через зонд
Способы установки зонда просты и довольно безболезненны.Врач вашего ребенка будет использовать один из следующих пяти способов подсоединения трубки к желудку или тонкой кишке:
- Назогастральный зонд (трубка NG) проходит через нос, вниз по горлу и в желудок.
- Назоеюнальная трубка (трубка NJ) проходит через нос, вниз по горлу, через желудок и в тонкий кишечник.
- Гастростомическая трубка (трубка G) проходит через небольшой разрез на коже непосредственно в желудок.
- Желудочно-кишечная или трансжастральная трубка тощей кишки (трубка GJ) проходит через разрез на коже непосредственно в желудок и выходит в тонкий кишечник.
- Трубка для еюностомии (J-трубка) проходит через разрез на коже непосредственно в тонкий кишечник.
После установки трубки вашему ребенку потребуется день или два, чтобы привыкнуть к ней. После этого ваш ребенок может этого не заметить. Когда начнется кормление, зависит от типа установленной трубки. Диетолог даст рекомендации по кормлению, когда врач скажет, что ваш ребенок готов к ним.
Какие формулы используются?
Состояние и возраст вашего ребенка будут определять тип используемой смеси.Правильные дозы смеси в нужное время могут обеспечить вашего ребенка всеми питательными веществами, необходимыми для роста и заживления. Персонал может изменить количество или тип смеси, если состояние вашего ребенка изменится.
Какие бывают виды кормления?
Используются два типа кормления через зонд: болюсное кормление и непрерывное кормление. Болюсное кормление дает большие дозы смеси несколько раз в день. Этот тип кормления похож на то, как люди едят во время еды. Дозу смеси можно протолкнуть через трубку с помощью насоса или налить в трубку с помощью шприца.При непрерывном кормлении используется насос, чтобы равномерно капать небольшое количество смеси через трубку в течение длительного периода времени (от 12 до 24 часов). Персонал может изменить способ кормления, если состояние вашего ребенка изменится. Они также могут изменить его в соответствии с потребностями и образом жизни вашего ребенка.
Каковы возможные побочные эффекты?
При кормлении через зонд могут возникать некоторые побочные эффекты, но большинство из них можно предотвратить, выбрав правильную смесь и назначив ее должным образом. Если вы кормите через зонд, строго следуйте инструкциям.Сообщите лечащему врачу, медсестре или диетологу вашего ребенка о любых проблемах, которые могут возникнуть у вашего ребенка. Наиболее частыми побочными эффектами являются жидкий стул, вздутие живота, тошнота и рвота. Более серьезные побочные эффекты могут включать:
- Смещение трубки из ее правильного положения,
- Попадание смеси в легкие и
- Инфекция или раздражение мест, где расположена трубка.
Персонал будет время от времени проверять вашего ребенка, чтобы увидеть, есть ли какие-либо проблемы и как она справляется с кормлением через зонд.
Вопросы?
Если у вас есть вопросы о питании через зонд, позвоните диетологу вашего ребенка в отдел клинического питания по телефону 901-595-3318. Если вы находитесь в больнице, наберите 3318. Если вы находитесь за пределами Мемфиса, звоните по бесплатному телефону 1-866-2STJUDE (1-866-278-5833), добавочный номер 3318.
Рассмотрите возможность подачи через трубку | CF Foundation
Увеличение веса может увеличить вашу энергию, возможно, уменьшить обострения легочных заболеваний и позволить вам лучше выполнять физические упражнения, чтобы повысить вашу выносливость и силу.
Если вы или ваш ребенок с муковисцидозом изо всех сил пытаетесь достичь или поддерживать здоровый вес, или если вы боитесь приема пищи, зондовое кормление может быть тем инструментом, который вам нужен для достижения ваших целей в области питания. Родители детей с МВ часто говорят, что зондовое кормление снимает стресс и напряжение во время еды, быстрее увеличивает вес ребенка и помогает семье сосредоточиться на лучших вещах, таких как укрепление семейных отношений.
Помните: зондовое питание дополняет дневное питание. Они его не заменяют.
Когда мне следует подумать о трубке для кормления?
Вы можете рассмотреть вопрос о питании через зонд, если у вас есть:
- Плохой аппетит : Ваш аппетит может снизиться по многим причинам, но когда у вас нет желания есть, потребление калорий снижается. Заболевание легких при CF может привести к расширению легких и затруднению растяжения желудка после еды; поэтому вам может быть трудно есть большие порции.
- Тошнота или рвота : Если вас часто рвет от кашля или у вас сильная изжога, возможно, вы захотите получить дополнительные калории с помощью зонда для кормления.
- Ухудшение функции легких : Возможно, вы не сможете восстановить вес, который был потерян во время болезни, или вы можете попытаться набрать вес, подходящий для трансплантации легких.
- Проблемы с набором веса : Даже если вы придерживаетесь высококалорийной диеты, у вас могут быть проблемы с набором веса, и вам потребуется помощь. Помните, что ваши потребности в калориях в 1,5–2 раза выше, чем у людей без МВ, и может быть трудно съесть такое количество пищи за один день.
Для получения дополнительной информации о преимуществах использования зонда для кормления посмотрите, «Соберите свою трубку для кормления с Гуннаром Эсиасоном», эпизод 2, эпизод 3, эпизод 4 и эпизод 5.
Какие типы трубок бывают?
Гастростомическая трубка (G-трубка) : Наиболее распространенной питательной трубкой является гастростомическая трубка, также называемая G-трубкой или трубкой для чрескожной эндоскопической гастростомии (PEG). Это гибкая трубка, которую вводят прямо в желудок через разрез в брюшной полости.Это позволяет доставлять пищу прямо в желудок.
«Пуговица» G-трубка : После того, как вы заживете в течение нескольких месяцев после установки G-трубки, ваш врач может порекомендовать заменить трубку «пуговицей». Это устройство более плоское и прилегает к коже живота. Его можно легко установить после заживления участка G-трубки, обычно через 8–12 недель после операции. Кнопка может быть открыта для кормления или приема лекарств и закрыта между ними. Для многих переход на пуговицу делает кормление через зонд и уход за ними проще и удобнее.В некоторых больницах пуговицу устанавливают без предварительной установки G-образной трубки.
Назогастральный зонд (NG Tube) : Назогастральный зонд — это тонкая гибкая трубка, которая вводится в нос, спускается по горлу и в желудок. Зонд NG является наименее инвазивным типом зонда для кормления, поскольку для его установки не требуется хирургического разреза.

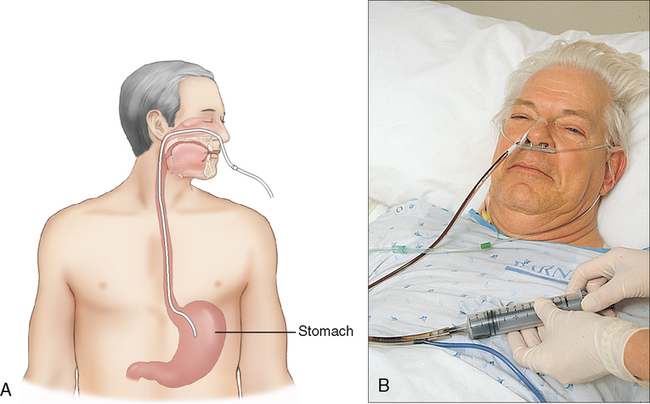
 3. Откройте заглушку на конце старого разъема (слева) и ENFit (справа).
3. Откройте заглушку на конце старого разъема (слева) и ENFit (справа).