Ильинская больница — современный амбулаторно-госпитальный центр :: Кровотечение из варикозно расширенных вен пищевода
Главная угроза – смерть от
массированной потери крови или от попадания крови в дыхательные пути
(аспирация). При повторных кровотечениях 50% пациентов
погибают.
Главная причина варикозного расширения вен пищевода -
портальная гипертензия и нарушение сброса крови из вен пищевода в систему
воротной вены, возникающие из-за цирроза печени. Расширенные вены выбухают в
просвет пищевода, их стенка растягивается и истончается. В результате эрозии
или травмы стенки вены жесткой пищей возникает кровотечение.
Главный симптом – рвота кровью или кровяными
сгустками. Из-за кровопотери возникают слабость, головокружение, тахикардия,
падение артериального давления, холодный липкий пот, спутанность или потеря
сознания. При появлении этих симптомов следует немедленно вызвать скорую помощь
или обратиться в экстренное отделение больницы.
- Экстренная помощь в Ильинской
больнице
Ильинская
больница круглосуточно готова к оказанию экстренной помощи пациентам с кровотечениями
из варикозно расширенных вен пищевода. Пациент безотлагательно помещается в
отделение реанимации, для предотвращения попадания крови в дыхательные пути ему
выполняется интубация трахеи, возмещается объем потерянной крови, проводятся
эндоскопическая диагностика и остановка кровотечения.
- Эндоскопическое лигирование варикозно
расширенных вен пищевода
Хирурги
Ильинской больницы используют наиболее современный эндоскопический метод
остановки кровотечений из вен пищевода. Тонкий эндоскоп, оснащенный специальной
насадкой с лигаторами, вводится в просвет пищевода и подводится к месту
повреждения вены, из которого происходит кровотечение. Сосуд с помощью
эндоскопа захватывается и на него надевается плотное резиновое кольцо –
лигатура. Кровотечение останавливается. Затем, с целью профилактики новых
Затем, с целью профилактики новых
кровотечений, остальные вены также лигируются.
Эндоскопическое лигирование – наименее травматичный метод остановки
кровотечений.
- Остановка кровотечения с помощью
зонда Блэкмора
В клиниках,
не имеющих экстренной эндоскопической службы, для остановки кровотечения из
варикозно расширенных вен пищевода применяется зонд Блэкмора. Этот зонд имеет
два баллона, один из которых раздувается в желудке и тем самым фиксирует зонд,
а второй раздувается в пищеводе и пережимает его вены – кровотечение
останавливается. Однако, при использовании зонда Блэкмора существует риск
развития ишемии пищевода из-за сдавления сосудов. Если зонд находится в
раздутом состоянии длительное время – возможно развитие некроза, что приведет к
необходимости большой травматичной операции по экстирпации (удалению) пищевода.
- Послеоперационное наблюдение
После
эндоскопической остановки кровотечения, пациент помещается в реанимационное
отделение Ильинской больницы, а после стабилизации жизненных показателей
переводится в стационар. К лечению подключаются специалисты-гепатологи, их
К лечению подключаются специалисты-гепатологи, их
задача – компенсировать портальную гипертензию — то состояние, которое вызвало
варикозное расширение вен пищевода. Раз в три месяца пациенту выполняется
контрольное эндоскопическое исследование. Оно проводится специальным
сверхтонким назальным эндоскопом, исключающим повреждение вен пищевода.
Варикозное кровотечение
Варикозное кровотечение
Внимание! Многие операции при циррозе печени, портальной гипертензии и варикозном расширении вен пищевода входят в перечень ВМП и финансируются из федерального бюджета. Узнайте больше на консультации специалиста:
КРОВОТЕЧЕНИЯ ПРИ ЦИРРОЗЕ ПЕЧЕНИ И ПОРТАЛЬНОЙ ГИПЕРТЕНЗИИ. НОВЕЙШИЕ МЕТОДИКИ ДИАГНОСТИКИ И ЛЕЧЕНИЯ.
НОВЕЙШИЕ МЕТОДИКИ ДИАГНОСТИКИ И ЛЕЧЕНИЯ.
Возможным этапом развития хронических гепатитов является формирование цирроза печени и синдрома портальной гипертензии. Кровотечение из вен пищевода является наиболее драматичным осложнением портальной гипертензии. В отсутствии квалифицированного лечения летальность превышает 70%, а иногда вообще не оставляет шансов на выживание.
Источники кровотечений портального генеза
В соответствии с анатомической локализацией источников кровотечения можно выделить пищеводные и желудочные геморрагии, а также кровотечения из «эктопических вариксов».
Основной механизм развития кровотечения портального генеза связан с повышением портального давления. Источник кровотечения может быть связан с разрывом относительно крупного венозного сосуда в подслизистом слое пищевода, что представляет собой наиболее частый вариант геморрагии.
Варикозное расширение вен пищевода
ВРВ пищевода являются наиболее частой причиной кровотечений. Высокая частота пищеводных кровотечений обусловлена анатомическими особенностями нижней трети пищевода (поверхностное расположение вен, повышение сосудистого сопротивления на этом уровне, наличие нескольких венозных уровней, соединенных коммуникантами).
Высокая частота пищеводных кровотечений обусловлена анатомическими особенностями нижней трети пищевода (поверхностное расположение вен, повышение сосудистого сопротивления на этом уровне, наличие нескольких венозных уровней, соединенных коммуникантами).
Эндоскопическая картина продолжающегося кровотечения из ВРВ пищевода
Варикозное расширение вен желудка
Проблемы эндоскопической диагностики варикозной трансформации желудочных вен связаны с их более глубоким расположением. ВРВ желудка могут являться как продолжением пищеводных вен, так и располагаться изолированно в своде желудка. Последний вариант чаще наблюдается при внепеченочном блоке.
Эндоскопическая картина ВРВ свода желудка с использованием методики инверсионного осмотра
Несмотря на то, что факт выявления ВРВ желудка в целом не влияет на выживаемость пациентов, желудочное кровотечение является потенциально более опасным.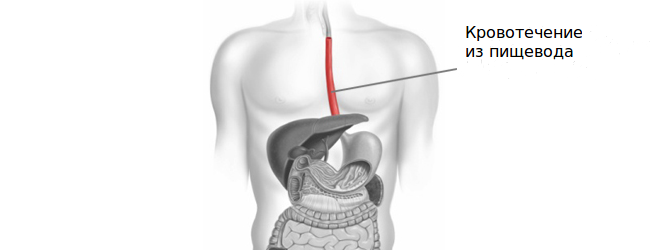 Это обусловлено низкой лечебной эффективностью эндоскопических методов. Именно поэтому четкое клиническое разграничение пищеводных и желудочных кровотечений присутствует в большинстве современных лечебно-диагностических алгоритмов.
Это обусловлено низкой лечебной эффективностью эндоскопических методов. Именно поэтому четкое клиническое разграничение пищеводных и желудочных кровотечений присутствует в большинстве современных лечебно-диагностических алгоритмов.
Эктопические вариксы
Эктопические вариксы — варикозное расширение вен в органах, кроме желудка и пищевода. Выявление эктопических вариксов чаще наблюдается при внепеченочной форме портальной гипертензии. Иногда их появление связывают с последствиями эндоскопической облитерации вен пищевода. Эктопические ВРВ встречаются преимущественно в желудочно-кишечном тракте.
ВРВ тощей кишки (эктопический варикс),
диагностировано методом видеокапсульной эндоскопии
Эктопический варикс со стигмами состоявшего кровотечения
Кровотечение из эктопических варикозных вен — довольно редкое явление. Эта локализация варикозных вен является источником кровотечения приблизительно в 5 % случаев при внутрипеченочной портальной гипертензии и до 20 % при внепеченочной форме. Одна треть кровотечений из эктопических вариксов приходится на двенадцатиперстную кишку, одна треть — на тонкую кишку и одна треть — на ободочную кишку, из них 50 % — сигмовидная кишка.
Одна треть кровотечений из эктопических вариксов приходится на двенадцатиперстную кишку, одна треть — на тонкую кишку и одна треть — на ободочную кишку, из них 50 % — сигмовидная кишка.
Эндоскопическое лигирование
Быстрое и успешное внедрение метода лигирования ВРВ пищевода и желудка в программу профилактики и лечения варикозных кровотечений обусловлено рядом его преимуществ по сравнению со склеротерапией. Эндоскопическое лигирование быстрее позволяет достичь желаемого эффекта, более безопасно и легче переносится пациентами.
При остром кровотечении выполняют прямое лигирование кровоточащего участка варикозной вены.
Методика прямого/прецизионного лигирования ВРВ пищевода
Для решения этой задачи эндоскоп подводят к зоне дефекта варикозной вены. Лигатура накладывается непосредственно на этот участок. В случае если не удается четко установить участок повреждения вены, проводится «спиральное» лигирование, когда эластичные кольца (лигатурные петли) накладываются последовательно по спирали на каждый варикозный ствол.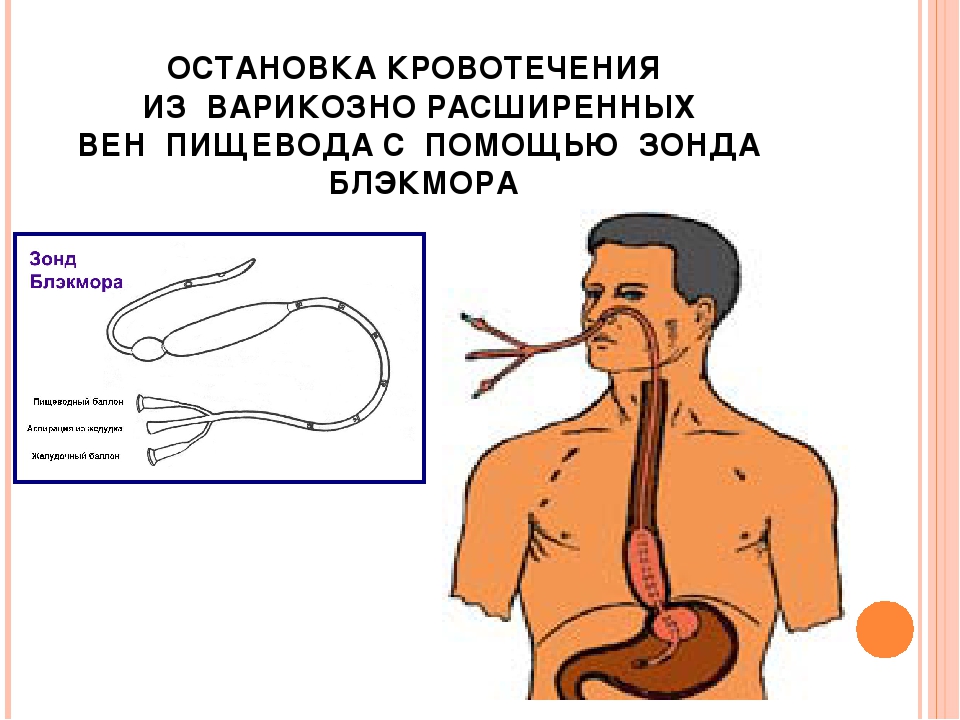 На каждый ствол используют от 2 до 4 колец до полной остановки кровотечения.
На каждый ствол используют от 2 до 4 колец до полной остановки кровотечения.
Профилактическое лигирование изначально предполагает спиральный метод аппликации. Начиная от гастроэзофагеального перехода, лигатуры накладываются таким образом, чтобы в одной плоскости располагалась лишь одна лигатура. Соблюдение данной методики предотвращает развитие стенозов в пищеводе. Возможно наложение до 10 лигатур за один сеанс.
Облитерация варикозных вен тканевыми клеями
Эндоскопическая склеротерапия и лигирование не лишены целого ряда недостатков. В настоящее время используются преимущественно два цианакрилатных полимера: гистоакрил (n-бутил-2-цианакрилат) и букрилат (изобутил-1-цианакрилат). К особенностям тканевых клеев относится их замедленная полимеризация в физиологическом растворе в течение 20 сек. Введение гистоакрила в кровоточащий варикозный узел обеспечивает эффективную остановку кровотечения, так как образующийся полимер, приобретая в просвете сосуда твердую консистенцию в виде «слепка» вены, надежно прекращает в ней кровоток.
Из всех эндоскопических методов облитерация тканевыми клеями является технически наиболее сложной. При выполнении облитерации велика роль фактора времени в успехе лечения. Все манипуляции должны выполняться быстро, что требует специальной подготовки и взаимопонимания персонала.
Существуют рекомендации при проведении облитерирующего лечения смешивать гистоакрил с 0,5—0,8 мл масляного контрастного вещества липиодола с целью предупреждения быстрого затвердевания препарата и возможности последующего рентгенологического контроля.
Методика интравазального введения склерозанта (гистакрил + липиодол)
Использование интравазального введения клеевых композиций позволяет добиться гемостаза в 90—100 % случаев. В связи с технической сложностью данного метода, которая определяется необходимостью обязательной четкой визуализацией источника геморрагии и строгого интравазального введения препарата, использование клеевых композиций при любом кровотечении из ВРВ пищевода и желудка нецелесообразно. Рационально использование цианакрилатов для остановки кровотечения из ВРВ желудка, когда стандартные склерозанты малоэффективны, при массивных кровотечениях из ВРВ пищевода, а также в случае ранних рецидивов кровотечений.
Рационально использование цианакрилатов для остановки кровотечения из ВРВ желудка, когда стандартные склерозанты малоэффективны, при массивных кровотечениях из ВРВ пищевода, а также в случае ранних рецидивов кровотечений.
Самораскрывающийся металлический стент
В клинике был разработан модифицированный вариант — стент Элла-Дениша, который позволяет выполнить лечебную манипуляцию без рентгенологического или эндоскопического контроля. Стент Дениша сделан в форме, которая соответствует анатомической конфигурации пищевода и варикозно расширенных вен, особенно его дистальной части — 4—6 см. Длина стента — 135 мм.
Стент Дениша в просвете пищевода (эндоскопический контроль и оценка эффективности установки)
При установке СМРС были выявлены следующие преимущества:
— стент не может быть удален или смещен самим пациентом в состоянии возбуждения;
— просвет стента обеспечивает физиологический дренаж слюны. Возможен прием жидкости и пищи через рот;
Возможен прием жидкости и пищи через рот;
— тщательный повторный осмотр пищевода, кардии, желудка и 12-перстной кишки, а также эвакуация желудочного содержимого возможна сразу же после введения стента.
Установка стента для прекращения кровотечения из варикозно расширенных вен пищевода является инновационной методикой, которая была применена у пациентов в чрезвычайных ситуациях, связанных с высоким риском для жизни. Процедура не вызвала осложнений и привела к быстрой остановке кровотечения у всех больных. Конечно, необходимы дальнейшие исследования, чтобы подтвердить эти первоначальные положительные данные.
Хирургические вмешательства
По основной патогенетической направленности выделяют операции портосистемного шунтирования и портоазигального разобщения.
Снижение портального давления методом портосистемного шунтирования устраняет один из решающих патогенетических факторов возникновения кровотечений из ВРВ пищевода и желудка.
Бурное развитие хирургической техники и совершенствование анестезиологического обеспечения создали в начале 1940-х гг. предпосылки для развития операций портосистемного шунтирования. Применение сосудистых портосистемных шунтов в клинической практике выдвинуло целый ряд проблем. Операционная травма зачастую становится непереносимой для большинства декомпенсированных больных циррозом печени. Синдром портосистемной энцефалопатии усугублялся у большинства оперированных больных. В 1970-е гг. период увлечения декомпрессивными операциями сменился более сдержанным к ним отношением. Были обобщены отдаленные результаты, показывающие отсутствие увеличения продолжительности жизни пациентов после операций портосистемного шунтирования. Стало очевидным фактом, что портальная декомпрессия приводит к снижению функциональных резервов печени, увеличению частоты развития и тяжести течения портосистемной энцефалопатии.
предпосылки для развития операций портосистемного шунтирования. Применение сосудистых портосистемных шунтов в клинической практике выдвинуло целый ряд проблем. Операционная травма зачастую становится непереносимой для большинства декомпенсированных больных циррозом печени. Синдром портосистемной энцефалопатии усугублялся у большинства оперированных больных. В 1970-е гг. период увлечения декомпрессивными операциями сменился более сдержанным к ним отношением. Были обобщены отдаленные результаты, показывающие отсутствие увеличения продолжительности жизни пациентов после операций портосистемного шунтирования. Стало очевидным фактом, что портальная декомпрессия приводит к снижению функциональных резервов печени, увеличению частоты развития и тяжести течения портосистемной энцефалопатии.
После портосистемного шунтирования снижаются процессы регенерации печени. В выборе типа шунта существуют своеобразные «ножницы»: чем больше диаметр шунта, тем выраженнее декомпрессивный эффект вмешательства, но при этом выше послеоперационная летальность, чаще возникает энцефалопатия, меньше продолжительность и ниже качество жизни пациентов. И наоборот, малый диаметр шунта сопровождается меньшей летальностью, энцефалопатией, умеренным угнетением печеночной регенерации, но при этом часто оказывается неэффективным в снижении портального давления. Ряд исследователей находят, что практически любой тип сосудистых портосистемных анастомозов способствует прогрессированию дистрофических процессов в печени и часто осложняется развитием печеночной энцефалопатии. Главный недостаток портосистемных анастомозов связан с существенным снижением портальной перфузии печени и увеличением объема шунтирующейся крови.
И наоборот, малый диаметр шунта сопровождается меньшей летальностью, энцефалопатией, умеренным угнетением печеночной регенерации, но при этом часто оказывается неэффективным в снижении портального давления. Ряд исследователей находят, что практически любой тип сосудистых портосистемных анастомозов способствует прогрессированию дистрофических процессов в печени и часто осложняется развитием печеночной энцефалопатии. Главный недостаток портосистемных анастомозов связан с существенным снижением портальной перфузии печени и увеличением объема шунтирующейся крови.
В настоящее время больше внимание уделяется не селективности шунтирования, а степени портальной декомпрессии. Доминирующую позицию занимает концепция парциальной (дозированной, частичной) портальной декомпрессии. Оптимальным считается диаметр анастомоза 6—8 мм. При этом существенно снижается риск кровотечения, а снижение функции печени и усугубление портосистемной энцефалопатии не выражены.
Процедура чрезъяремного внутрипеченочного портосистемного шунтирования является одной из последних новаторских технологий, позволяющей выполнить эффективную декомпрессию портальной системы. В англоязычной научной литературе для обозначения этого вмешательства общепринято использовать аббревиатуру TIPS — Transjugular intrahepatic portosystemic shunt.
В англоязычной научной литературе для обозначения этого вмешательства общепринято использовать аббревиатуру TIPS — Transjugular intrahepatic portosystemic shunt.
Идея создания портальной декомпрессии путем чрескожного формирования внутрипеченочного соустья между крупными печеночными и воротной венами впервые была сформулирована и осуществлена в эксперименте Josef Rosch (1969). Разработка компактных металлических сосудистых эндопротезов в конце 80-х гг. позволила вывести процедуру TIPS на клиническую сцену и обеспечила техническую основу успешного формирования венозно-венозной фистулы в паренхиме печени. Первое клиническое использование процедуры было выполнено G. Richter [et al.] (1990). Начиная с этого времени, началось повсеместное внедрение методики TIPS в клиническую практику.
Процедура внутрипеченочного портоситемного шунтирования
«Технический успех» TIPS (т. е. успешное вмешательство и выживаемость пациентов в течение 30 дней) достигает высоких значений и составляет 93—100 %. Отсутствие рецидива кровотечения в течение 1 мес. наблюдается в 83 % случаев. Наибольшее число осложнений отмечается среди пациентов Child С и при наличии асцита, свидетельствующего о декомпенсированной функции печени.
Отсутствие рецидива кровотечения в течение 1 мес. наблюдается в 83 % случаев. Наибольшее число осложнений отмечается среди пациентов Child С и при наличии асцита, свидетельствующего о декомпенсированной функции печени.
Частота и причины желудочно-кишечных кровотечений
1. Кровотечение из верхнего отдела пищеварительного тракта.
2. Варикозное расширение вен пищевода развивается вследствие внутри- или внепеченочной окклюзии портальной системы. У 3-10% больных с кровотечениями из верхнего отдела пищеварительного тракта источником его являются варикозные вены пищевода.
3. Эзофагит и пептические язвы пищевода – вторичное заболевание, развивающееся у больных язвенной болезнью двенадцатиперстной кишки, сочетающейся с грыжей пищеводного отверстия диафрагмы или нарушением функции пищеводно-желудочного перехода другой этиологии, а также при опухолях и ахалазии пищевода или после оперативных вмешательств на кардии. Кровотечение редко бывает тяжелым.
4. Злокачественные и доброкачественные опухоли пищевода не дают, как правило, тяжелых кровотечений.
5. Синдром Мэллори-Вейса – разрывы слизистой оболочки и подслизистого слоя абдоминального отдела пищевода и кардинального отдела желудка. Причиной разрывов, нередко сопровождающихся тяжелыми кровотечениями из артерий подслизистого слоя, является резкое повышение внутрибрюшного давления, отмечаемое обычно при рвоте.
6. Инородные тела, дивертикулы и повреждения пищевода редко служат причинами кровотечений.
7. Хронические язвы двенадцатиперстной кишки и желудка являются причиной геморрагии у 45-55% больных с желудочно-кишечными кровотечениями. Язвенная болезнь осложняется кровотечениями не менее чем у 15% больных.
8. Пептические язвы после различных оперативных вмешательств по поводу язв в двенадцатиперстной кишке и значительно реже язв желудка развиваются в результате неадекватного выбора метода операции, технических погрешностей при ее выполнении, а также при синдроме Золлингера-Эллисона, не распознанном до оперативного вмешательства.
9. Острые, или так называемые стрессовые язвы нередко развиваются на фоне сердечно-сосудистой катастрофы (инфаркт миокарда, нарушение мозгового кровообращения, тромбоз и эмболия магистральных сосудов), тяжелой травмы и ожогов, интоксикации, длительного применения стероидных гормонов и салицилатов, после больших и травматичных вмешательств.
10. Геморрагический эрозивный гастродуоденит наблюдают у 10-15% больных с гастродуоденальными кровотечениями.
11. Рак желудка чаще сопровождается кровотечением в поздней стадии заболевания, при распаде опухоли. Относительно редко, первично-язвенной форме рака, кровотечение может быть одним из первых проявлений заболевания.
12. Полипы желудка весьма редко сопровождаются острыми кровотечениями.
13. Кровотечения из нижнего отдела пищеварительного тракта сопровождаются обычно выделением каловых масс, окрашенных темной или алой кровью или имеющих вид «малинового желе».
14. Злокачественные опухоли ободочной и прямой кишки – наиболее частая (исключая геморрой) причина кровотечений из нижнего отдела пищеварительного тракта. Частота кровоточащих опухолей толстой кишки варьирует от 5 до 60%.
Частота кровоточащих опухолей толстой кишки варьирует от 5 до 60%.
15. Дивертикулез ободочной кишки – весьма распространенное заболевание, встречающееся у 30% людей старше 60 лет. Кровотечение часто осложняет дивертикулез, однако упорная и массивная геморрагия бывает лишь у 5% больных.
16. Язвенный колит сопровождается, как правило, хронической кровопотерей, анемией. Острые кровотечения отмечаются редко.
17. Полипы ободочной кишки редко дают тяжелые кровотечения, однако анемия в связи с хронической кровопотерей отмечается часто.
18. Доброкачественные опухоли тонкой кишки, чаще невриномы, лейомиомы, гломусные опухоли, относят к числу редких заболеваний. Кровотечение из доброкачественных опухолей возникает часто.
19. Заболевания соседних органов. Гемобилия – кровотечение в желчные пути – может возникнуть после открытой и закрытой травмы печени, пункции печени с целью биопсии или холеграфии. Гнойный панкреатит, осложнившийся желудочной фистулой и аррозией сосудов желудка или селезеночной артерии, приводит к профузным, часто смертельным кровотечениям в просвет желудочно-кишечного тракта.
20. Болезни крови и кровеносных сосудов, другие системные заболевания – относительно частая причина желудочно-кишечных кровотечений.
21. Атеросклероз и гипертоническая болезнь создают условия для повышения проницаемости сосудов, что может привести к острому, даже профузному кровотеченю. Иногда оно возникает в результате повышенной ломкости и разрыва сосудов.
22. К редким причинам профузных кровотечений относят разрывы аневризм аорты, селезеночной артерии, артерий желудка и кишечника в просвет пищеварительного тракта, а также болезнь Рандю-Ослера.
Варикозное расширение вен пищевода — причины, диагностика и лечение
Варикозное расширение вен пищевода происходит вследствие нарушений оттока крови из вен пищевода по протокам системы воротной и верхней полой вены. Средний возраст больных с варикозным расширением вен пищевода – 50 лет, причем мужчины болеют вдвое чаще, чем женщины.
Причины варикозного расширения вен пищевода
Причиной этого нарушения наиболее часто является портальная гипертензия, то есть повышение давления в бассейне воротной вены. Причинами его могут быть заболевания печени (цирроз, хронический гепатит, опухоли, туберкулез, эхинококкоз и др.), тромбоз или сдавление воротной вены (опухоли, кисты, спайки, камни желчных протоков и др.). Реже варикозное расширение вен пищевода происходит из-за повышения давления в системном кровотоке, например, при хронической сердечно-сосудистой недостаточности. При затруднении оттока крови вены пищевода расширяются, извиваются и удлиняются, образуя варикозные узлы, стенки таких сосудов истончаются и могут разрываться, вызывая кровотечение.
Причинами его могут быть заболевания печени (цирроз, хронический гепатит, опухоли, туберкулез, эхинококкоз и др.), тромбоз или сдавление воротной вены (опухоли, кисты, спайки, камни желчных протоков и др.). Реже варикозное расширение вен пищевода происходит из-за повышения давления в системном кровотоке, например, при хронической сердечно-сосудистой недостаточности. При затруднении оттока крови вены пищевода расширяются, извиваются и удлиняются, образуя варикозные узлы, стенки таких сосудов истончаются и могут разрываться, вызывая кровотечение.
Симптомы и проявления болезни
Заболевание в течение многих лет может протекать без симптомов или проявляться тяжестью в груди, отрыжкой, умеренными нарушениями проглатывания пищи, изжогой, то есть признаками как правило сопутствующего варикозу эзофагита (воспаления пищевода).
Осложнения заболевания
Наиболее тяжелым осложнением варикозного расширения вен является кровотечение. Оно может возникать после переедания, при физическом напряжении, но может случаться и во сне. Кровотечение может быть незначительным, практически незаметным для человека, или массивным, представляющим угрозу для жизни. Но даже незначительные по объему, но регулярные кровопотери вследствие болезни могут стать причиной развития хронической железодефицитной анемии. Характерным признаком пищеводного кровотечения является рвота алой кровью.
Кровотечение может быть незначительным, практически незаметным для человека, или массивным, представляющим угрозу для жизни. Но даже незначительные по объему, но регулярные кровопотери вследствие болезни могут стать причиной развития хронической железодефицитной анемии. Характерным признаком пищеводного кровотечения является рвота алой кровью.
Диагностические обследования
Диагностику заболевания проводят на основании лабораторных данных, УЗИ печени, для выявления источника кровотечения выполняют эзофагоскопию и рентгенологическое исследование.
Лечение варикозного расширения вен пищевода
Лечение, прежде всего, направлено на лечение заболеваний, приводящих к повышению давления в системе воротной и верхней полой вен. Большое значение также имеет профилактика возникновения или лечение существующего рефлюкс-эзофагита. При незначительных или умеренных кровотечениях эффективными методами лечения являются введение сосудосуживающих препаратов, сдавливание сосудов пищевода тампонирующими баллонами или использование специального зонда для местного криовоздействия на поврежденный сосуд. А также эндоскопические операции, во время которых осуществляется электрокоагуляция, нанесение клеевой пленки или тромбина, пережатие гемостатическими скобами кровоточащего сосуда. Однако при массивных кровотечениях необходимо выполнение более радикального хирургического вмешательства. Для компенсации потери крови больным переливают цельную кровь, эритроцитарную массу и плазмозамещающие растворы.
А также эндоскопические операции, во время которых осуществляется электрокоагуляция, нанесение клеевой пленки или тромбина, пережатие гемостатическими скобами кровоточащего сосуда. Однако при массивных кровотечениях необходимо выполнение более радикального хирургического вмешательства. Для компенсации потери крови больным переливают цельную кровь, эритроцитарную массу и плазмозамещающие растворы.
Распространенность кровотечений из варикозно расширенных вен пищевода
Библиографическое описание:
Плаченова, Т. С. Распространенность кровотечений из варикозно расширенных вен пищевода / Т. С. Плаченова, В. А. Халявина, С. О. Зибаев. — Текст : непосредственный // Молодой ученый. — 2017. — № 10 (144). — С. 154-158. — URL: https://moluch.ru/archive/144/40507/ (дата обращения: 24.02.2021).
Кровотечение из вен пищевода является опасным и во многих случаях жизнеугрожающим осложнением различных заболеваний. Причиной данного осложнения в основном служат два серьезных заболевания: варикозно расширенные вены пищевода (далее: ВРВП) и повреждение стенки пищевода при синдроме Мэллори-Вейса. Более подробно мы остановимся на ВРВП, так как данная патология стоит на первом месте по встречаемости среди двух перечисленных. Наиболее частым предрасполагающим фактором в обоих случаях является хронический алкоголизм. Алкогольный рынок в России занимает лидирующие позиции среди других рынков продовольственных товаров и по продажам, и по темпам развития. Россия занимает уже 4 место среди стран мира по уровню употребления алкоголя, что ведет к увеличению показателей алкогольного цирроза печени. Именно поэтому данная проблема является очень актуальной.
Причиной данного осложнения в основном служат два серьезных заболевания: варикозно расширенные вены пищевода (далее: ВРВП) и повреждение стенки пищевода при синдроме Мэллори-Вейса. Более подробно мы остановимся на ВРВП, так как данная патология стоит на первом месте по встречаемости среди двух перечисленных. Наиболее частым предрасполагающим фактором в обоих случаях является хронический алкоголизм. Алкогольный рынок в России занимает лидирующие позиции среди других рынков продовольственных товаров и по продажам, и по темпам развития. Россия занимает уже 4 место среди стран мира по уровню употребления алкоголя, что ведет к увеличению показателей алкогольного цирроза печени. Именно поэтому данная проблема является очень актуальной.
Целью нашего исследования явилось изучение распространенности данного осложнения в хирургическом отделении 1 Республиканской больницы и выявление контингента наиболее подверженного данной патологии.
Нашими задачами являлись:
1) Обработка историй болезни пациентов за период с 2014 по начало 2017 года хирургического отделения 1 Республиканской больницы.
2) Сортировка историй болезни, удовлетворяющих критериям поиска.
3) Анализ полученных результатов
4) И обоснование заключения.
Теоретическая часть
Флебэктазия, или варикозное расширение вен пищевода — это патология эзофагеальных вен, характеризующаяся их извитостью и мешотчатым расширением за счет формирования флебоэктазов.
Эндоскопическая классификация варикозного расширения вен пищевода:
1 степень: Единичные эктазии вен (рентгенологически не определяются).
2 степень: Единичные хорошо отграниченные стволы вен (чаще в нижней трети пищевода). Сужение пищевода отсутствует. Истончения эпителия на венах не наблюдается.
3 степень: Отчетливое сужение пищевода стволами варикозно расширенных вен, расположенных в нижней и средней трети пищевода. На верхушках вариксов выявляются единичные красные маркеры или ангиоэктазии.
4 степень: Просвет пищевода полностью закрыт варикозными узлами. Эпителий над венами истончен. На верхушках вариксов определяются множественные эрозии и/или ангиоэктазии.
Эпителий над венами истончен. На верхушках вариксов определяются множественные эрозии и/или ангиоэктазии.
Этиология ипатогенез: Наиболее часто причина варикоза пищевода связана с повышением давления в системе портальной вены, что происходит в связи с заболеваниями печени (цирроз, хронический гепатит, опухоли, туберкулез, эхинококкоз и др.).
Портальная гипертензия и варикозные поражения пищевода обусловлены внутрипеченочной блокадой. Выраженное изменение морфологического строения печени вызывает перестройку ее ангиоархитектоники, что приводит к повышению сопротивления оттоку крови из воротной вены и повышению давления в ее системе, из-за чего начинают функционировать естественные портокавальные анастомозы. При затрудненном оттоке, вены пищевода, имеющие слабую опору в виде рыхлого подслизистого слоя, начинают расширяться, извиваться и удлиняться, образуя узлы — вариксы. Чаще всего они локализуются в дистальных сегментах пищевода (в отличие от вариксов при сердечно-сосудистой патологии, располагающихся равномерно на всем протяжении органа). Если в норме портальное давление колеблется в пределах 5 -14 см вод. ст., то при варикозе пищевода давление обычно превышает норму в 2–4 раза. Давление 25–27 см вод. ст. является критическим, поэтому выше этих цифр во всех случаях развиваются флебэктазии пищевода с реальной угрозой разрыва.
Если в норме портальное давление колеблется в пределах 5 -14 см вод. ст., то при варикозе пищевода давление обычно превышает норму в 2–4 раза. Давление 25–27 см вод. ст. является критическим, поэтому выше этих цифр во всех случаях развиваются флебэктазии пищевода с реальной угрозой разрыва.
Клинические проявления: Первым симптомом болезни зачастую и бывает само кровотечение из вариксов пищевода. В виду того, что вены начинают располагаться близко к слизистой оболочке, она также становится рыхлой, легко повреждается твердой пищей и воспаляется, что в ряде случаев способствует развитию эзофагита. При этом пациента может беспокоить чувство жжения, изжога и отрыжка кислым, затруднения при глотании плотной пищи.
В зависимости от величины давления в эзофагеальных венах можно выделить незначительное и массивное кровотечения из ВРВП.
Незначительные кровотечения чаще всего возникают после физической нагрузки, переедания и во сне из-за колебаний системного давления. Постоянные незначительные кровопотери могут не проявляться выраженной симптоматикой, но приводить к истощению и железодефицитной анемии. Такие кровотечения сопровождаются тошнотой, рвотой с прожилками крови, меленой, слабостью, головокружением, снижением веса, жаждой и сухостью во рту, холодным липким потом. Артериальное же давление может оставаться без изменений, либо незначительно понижаться.
Постоянные незначительные кровопотери могут не проявляться выраженной симптоматикой, но приводить к истощению и железодефицитной анемии. Такие кровотечения сопровождаются тошнотой, рвотой с прожилками крови, меленой, слабостью, головокружением, снижением веса, жаждой и сухостью во рту, холодным липким потом. Артериальное же давление может оставаться без изменений, либо незначительно понижаться.
Если же кровотечение массивное, а оно встречается примерно у 60 %, то у пациента возникает обильная кровавая рвота, сильная слабость, потливость, головокружение, возможна кратковременная потеря сознания, артериальное давление понижается одновременно с повышением частоты сердечных сокращений. Падение артериального давления указывает на наличие значительной кровопотери и требует немедленного восполнения объема циркулирующей крови
Практическая часть.
В ходе исследования было обработано 100 историй болезни пациентов хирургического отделения 1 Республиканской больницы города Ижевска. Результаты исследований показали, что за период 2014-начала 2017 гг. с диагнозом «Цирроз печени. ВРВП» на лечении в 1 РКБ находилось 55 больных. 33 (60 %) случая были осложнены кровотечением из варикозно-расширенных вен пищевода, остальные 22 (40 %) не сопровождались этим осложнением.
Результаты исследований показали, что за период 2014-начала 2017 гг. с диагнозом «Цирроз печени. ВРВП» на лечении в 1 РКБ находилось 55 больных. 33 (60 %) случая были осложнены кровотечением из варикозно-расширенных вен пищевода, остальные 22 (40 %) не сопровождались этим осложнением.
Важно отметить, что из всех случаев подавляющую часть- 80 % составляют мужчины и всего лишь 20 %- пациентки женского пола.
Проанализировав возраст больных с диагнозом «Цирроз печени. ВРВП. Состоявшееся кровотечение» мы пришли к следующим результатам:
Как видно из диаграммы, большее количество случаев заболевания приходится на людей трудоспособного возраста. Проведя более детальный разбор случаев данного осложнения за 2014–2017 гг, мы пришли к выводу, что с каждым годом заболевание возникает у более молодой группы лиц и имеет тенденцию к «молодению». Это объясняется главными этиологическими факторами, способствующими развитию хронического воспалительного процесса в тканях печени: гепатита, который в последствии может привести к циррозу печени. По данным исследований, проводимых на кафедре «Факультетской хирургии» Ижевской государственной медицинской академии, главной причиной развития гепатитов является злоупотребление алкоголем (65 %), второе место отводится вирусной этиологии (20 %) и другие причинные факторы занимают 15 % всех случаев регистрации гепатитов.
По данным исследований, проводимых на кафедре «Факультетской хирургии» Ижевской государственной медицинской академии, главной причиной развития гепатитов является злоупотребление алкоголем (65 %), второе место отводится вирусной этиологии (20 %) и другие причинные факторы занимают 15 % всех случаев регистрации гепатитов.
Заключение: вконце нашего исследования мы пришли к нескольким выводам:
1) Основной причиной возникновения ВРПВ является злоупотребление алкоголем (65 %)
2) Чаще данная патология возникает у лиц мужского пола (80 %), трудоспособного возраста (75,8 %)
3) Осложнения варикозно расширенных вен пищевода в виде кровотечений возникают в 60 % случаев.
На основе проведенных исследований на базе кафедры под руководством Стяжкиной С. Н., было выявлено, что в структуре летальности в хирургическом отделении 1 Республиканской больницы г. Ижевска на первом месте находятся циррозы печени с осложнениями в виде кровотечения из варикозно расширенных вен пищевода. В связи с тяжестью этого осложнения крайне важна ранняя диагностика и профилактика, которая заключается в социально-гигиеническом воспитании населения в виде пропаганды здорового образа жизни, проведении лекций о вреде алкоголя и целесообразности ведения адекватной половой жизни. Что касается лечения, следует упомянуть новые перспективные препараты, такие как: ронколейкин, гепатопротекторы, транексамовая кислота.
В связи с тяжестью этого осложнения крайне важна ранняя диагностика и профилактика, которая заключается в социально-гигиеническом воспитании населения в виде пропаганды здорового образа жизни, проведении лекций о вреде алкоголя и целесообразности ведения адекватной половой жизни. Что касается лечения, следует упомянуть новые перспективные препараты, такие как: ронколейкин, гепатопротекторы, транексамовая кислота.
Литература:
- Кровотечение из варикозно расширенных вен пищевода при портальной гипертензии — учебно-методическое пособие. Автор: М. В. Варганов. Ижевск, 2008 год.
- Хирургические болезни. М. И. Кузин, О. С. Шкроб, Н. М. Кузин. — издательство «Медицина», 2002 год.
- Гастроэнтерология: Справочник. Под ред. Барановский А. Ю. Санкт-Петербург, 2011 год.
- Инфекционные болезни. Авторы: Е. П. Шувалова, Е. С. Белозеров, Т. В. Беляева, Е. И. Змушко. Санкт-Петербург, 2015 год.
- Хирургия печени и желчевыводящих путей.
 Авторы: А. А. Шалимов, С. А. Шалимов, М. Е. Ничитайло, Б. В. Доманский. Москва, 1993 год.
Авторы: А. А. Шалимов, С. А. Шалимов, М. Е. Ничитайло, Б. В. Доманский. Москва, 1993 год.
Основные термины (генерируются автоматически): хирургическое отделение, цирроз печени, осложнение, расширенная вена пищевода, Республиканская больница, артериальное давление, варикозное расширение вен пищевода, вена пищевода, россия, трудоспособный возраст.
Варикоз вен стравоходу – причини, ступені та симптоми, методи лікування
Варикоз вен стравоходу – причини, симптоми, лікування
При підвищенні тиску у ворітній чи порожнистій вені можливий розвиток патологічних змін у судинах стравоходу. Ставиться діагноз «Варикоз вен стравоходу» (чи «Варикозне розширення вен стравоходу»). Це захворювання небезпечне через кровотечі, лікувати його важко. Летальний наслідок настає у 80% випадків повторних кровотеч, тому важливо своєчасно проходити обстеження і дотримуватися всіх рекомендацій лікарів.
Причини варикозу стравоходу
Захворювання розвивається на тлі підвищеного тиску в портальній вені (вона ж ворітна), але його виникненню можуть сприяти інші патології (гіпертонічна хвороба, вроджені аномалії). Варикоз стравоходу, причини якого полягають у патологічних змінах ворітної вени, нерідко починає прогресувати при раніше діагностованих важких захворюваннях печінки чи підшлункової залози – цирозі, пухлинах, недостатності. Хвороба нерідко розвивається і на тлі важких захворювань щитоподібної залози, у такому випадку це патологічні порушення з боку порожнистої вени.
За статистикою, варикоз стравоходу частіше діагностується у чоловіків віком 50 років та старше.
Варикоз стравоходу: симптоми
Залежно від ступеня розвитку виділяють такі ознаки:
- Перший ступінь. Діаметр вен збільшений не більше аніж на 3 мм, можливе формування поодиноких вузлів. Діагностувати захворювання можна лише ендоскопічним методом, клінічні ознаки відсутні.
- Другий ступінь.
 Небезпечний період варикозу стравоходу – симптоми відсутні (навіть слизова органу поки що лишається незмінною), але контур вен уже стає нечітким, при рентген-діагностиці виявляються потовщення на венах (передвісники вузликів). Уже на цьому етапі можлива кровотеча, яка за відсутності негайної медичної допомоги часто призводить до летального наслідку.
Небезпечний період варикозу стравоходу – симптоми відсутні (навіть слизова органу поки що лишається незмінною), але контур вен уже стає нечітким, при рентген-діагностиці виявляються потовщення на венах (передвісники вузликів). Уже на цьому етапі можлива кровотеча, яка за відсутності негайної медичної допомоги часто призводить до летального наслідку. - Третій і четвертий ступені варикозу стравоходу характеризуються вираженою симптоматикою – хворого часто непокоїть печія, у ділянці грудини виникають болі, можлива задишка, причому не лише при фізичній активності, але і у спокої. Нерідко захворювання діагностується лише на цих пізніх стадіях свого розвитку, коли з’являються перші кровотечі, кров при цьому виділяється безпосередньо із стравоходу чи виявляється у блювотних масах.
Лікування
Лікування варикозу вен стравоходу починається із з’ясування істинних причин розвитку захворювання. Якщо діагностується патологія печінки, щитоподібної чи підшлункової залози, то обов’язково проводиться її лікування – треба ліквідувати чинник чи послабити його вплив. З лікарських препаратів призначають вітамінні комплекси, антациди та в’яжучі засоби. Якщо діагностована кровотеча, то завжди є ризик повторного її розвитку. В такому випадку призначають:
З лікарських препаратів призначають вітамінні комплекси, антациди та в’яжучі засоби. Якщо діагностована кровотеча, то завжди є ризик повторного її розвитку. В такому випадку призначають:
- переливання крові;
- кровоспинні препарати;
- введення спеціального зонду, яким можна стиснути судини.
Варикоз стравоходу, кровотеча при якому спостерігається надто часто, потребує оперативного методу лікування.
Хірургічне втручання проводиться також за відсутності ефекту від терапевтичного лікування. У цьому випадку прогноз щодо варикозу стравоходу сприятливіший – шанс виживання зростає втричі. Після будь-якого лікування слід дотримуватися дієтичних рекомендацій лікарів, регулярно проходити обстеження та виключати надмірні фізичні навантаження.
Детальніше про те, що таке варикоз стравоходу, до якого лікаря слід звертатись, можна дізнатись на сторінках нашого сайту Добробут.ком.
Кровотечение из расширенных вен пищевода при портальной гипертензии
Наиболее
тяжелым и частым осложнением синдрома
портальной гипертензии является
кровотечение из варикозно-расширенных
вен пищевода. Причинами его возникновения
Причинами его возникновения
являются главным образом повышение
давления в системе воротной вены,
пептический фактор, а также нарушения
в свертывающей системе крови [Пациора
М. Д., Ерамишан-цев А. К., 1977]. Кровотечение
из расширенных вен пищевода может быть
первым клиническим проявлением портальной
гипертензии. Нередко осложнение вознихает
у детей, ранее оперированных по поводу
этого заболевания в связи с прогрессированием
основного патологического процесса.
Клиническая
картина. Первыми
косвенными признаками начинающегося
кровотечения являются жалобы ребенка
на слабость, недомогание, тошноту,
отсутствие аппетита. Повышается
температура тела. Внезапно появляющаяся
обильная кровавая рвота объясняет
резкое ухудшение общего состояния
ребенка. Рвота повторяется через короткий
промежуток времени. Ребенок бледнеет,
жалуется на головную боль, головокружение,
становится вялым, сонливым. Появляется
дегтеобразный зловонный стул. Артериальное
давление снижается до 80/40— 60/30 мм рт.
ст. (10,7/5,3—8,0/4,0 кПа). При исследовании
крови выявляется нарастающая анемия.
Резко уменьшается объем циркулирующей
крови. Через 6—12 ч тяжесть состояния
усугубляется интоксикацией в результате
всасывания продуктов распада крови из
желудочно-кишечного тракта.
Дифференциальная
диагностика. Симптом
кровавой рвоты у детей может быть вызван
не только кровотечением из
варикозно-расши-ренных вен пищевода.
Для выяснения причины кровотечения
основное значение имеют анамнестические
данные. Если ребенок поступает в
хирургическую клинику повторно в связи
с кровотечениями при синдроме портальной
гипертензии или он перенес операцию по
поводу этого заболевания, то диагноз
не должен вызывать сомнения. Сложнее
проводить дифференциальную диагностику,
если кровотечение явилось первым
проявлением портальной гипертензии,
так как сходные клинические симптомы
возникают у детей при£кровоточащей
язве желудка (как осложнение язвенной
болезни или при остро возникающей язве
у гормональных больных), при^-рыже
пищеводного отверстия диафрагмы, после
тяжелых носовых кровотечений (у детей
с болезнью Верльгофа и ги-попластической
анемией).
Дети
с кровотечением из хронической
язвы желудка обычно
имеют характерный и длительный «язвенный»
анамнез. Профузное кровотечение у них
возникает крайне редко. Острая язва у
детей, длительно получавших гормональную
терапию, также редко осложняется
кровотечением (более характерна
перфорация), но при наличии соответствующего
анамнеза диагностика обычно не вызывает
затруднений.
У детей
с грыжей
пищеводного отверстия диафрагмы
периодически
возникающие кровавые рвоты не обильны,
а наличие «черного» стула обычно
наблюдается не всегда. Общее состояние
ребенка ухудшается медленно, в течение
многих месяцев. Дети обычно поступают
в стационар по поводу нерезко выраженной
анемии неясной этиологии. При
клинико-рентгенологическом обследовании
устанавливают наличие грыжи пищеводного
отверстия диафрагмы.
Причину
кровавых рвот, возникающих после носовых
кpoвoтeчeний,
уточняют
при подробном сборе анамнеза и обследовании
больного.
Лечение.
Во
многих случаях кровотечений лечебные
мероприятия следует начинать с
комплексной
терапии.
Консервативная
терапия в
ряде случаев приводит к остановке
кровотечения. По установлении диагноза
ребенку производят переливание
одногруппной крови (лучше свежецитратной).
Для этого пунктиру-ют подключичную вену
(по Сельдингеру) или производят венесекцию.
Количество вводимой крови зависит от
общего состояния ребенка, содержания
гемоглобина, количества эритроцитов,
гематокритного числа и артериального
давления.
Иногда требуется
200—250 мл, а при тяжелых неостанавливающихся
кровотечениях в первые сутки переливают
1,5—2 л крови. С гемостатической целью
вводят концентрированную плазму,
викасол, питуитрин внутрь назначают
е-аминокапроновую кислоту, адроксон,
тромбин, гемостатическую губку.
Ребенку полностью
исключают кормление через рот, назначая
парентеральное введение соответствующего
количества жидкости и витаминов (С и
группы В). Вливание проводят медленно,
Вливание проводят медленно,
так как резкая перегрузка сосудистого
русла может привести к повторному
кровотечению. Для про- филактики
гипертермического синдрома растворы
вводят охлажденными. На надчревную
область следует положить пузырь со
льдом.
Всем детям назначают
антибиотики широкого спектра действия,
де-токсикационную терапию. Для борьбы
с гипоксией через носовые катетеры
постоянно дают увлажненный кислород.
При тяжелых некупирующихся кровотечениях
подключают гормональную терапию
(преднизолон по 1—5 мг/кг массы тела
ребенка в сутки). Больным с внутрипочечной
формой портальной гипертензии для
профилактики печеночной недостаточности
назначают 1 % раствор глутаминовой
кислоты. При успешном проведении
консервативного лечения через 4—б ч
общее состояние несколько улучшается.
Нормализуются и делаются стабильными
пульс, артериальное давление. Ребенок
становится более контактным и активным.
Все это дает основание полагать, что
кровотечение остановилось, но, несмотря
на улучшение общего состояния, лечебные
мероприятия следует продолжать. При
При
отсутствии повторных кровавых рвот
систему для капельного вливания снимают
через 24—36 ч. Ребенка начинают поить
холодным кефиром, молоком, сливками.
Постепенно диету расширяют, на 3—4-й
день назначают пюре, 10% манную кашу,
бульон, с 8—9-го дня — общий стол.
Трансфузии крови проводят 2—3 раза в
неделю, продолжают введение витаминов.
Курс антибиотиков заканчивают на 10—12-й
день. Гормональные препараты отменяют,
постепенно уменьшая их дозировку. По
улучшении общего состояния ребенка
проводят подробное биохимическое
исследование крови, спленопортогра-фию
и тонометрию для установления формы
блокады системы воротной вены и выбора
рационального метода дальнейшего
лечения.
Наряду с указанной
консервативной терапией, следует
прибегнуть к попытке механической
остановки кровотечения. Это достигается
введением в пищевод обтурирующего зонда
Блекмора. раздуваемая манжетка которого
прижимает варикозно-расширенные вены
пищевода (рис. 19). Для уменьшения
беспокойства, связанного с нахождением
зонда в пищеводе, назначают седативные
средства. Если за этот срок проводимые
Если за этот срок проводимые
консервативные мероприятия не привели
к остановке кровотечения, то следует
ставить вопрос о срочном хирургическом
вмешательстве.
Выбор
метода оперативного лечения на высоте
кровотечения в первую очередь зависит
от общего состояния больного и от того,
оперирован ли ребенок по поводу портальной
гипертензии раньше или кровотечение
возникло как одно из первых проявлений
портальной гипертензии. У детей, ранее
оперированных по поводу портальной
гипертензии (спленэктомия, создание
органоанастомозов), операция сводится
к непосредственной перевязке
варикозно-расширенных вен пищевода или
кардиального отдела желудка. У больных,
ранее не оперированных по поводу
портальной гипертензии, операция должна
преследовать цель снижения давления в
воротной вене путем уменьшения притока
крови к варикозно-расширенным венам
пищевода [Баиров Г. А. и др., 1970; Ако-пян
В. Г., Шведова Л. П., 1976].
Техника
перевязки расширенных вен пищевода.
Положение больного — на правом боку.
Торакотомия в седьмом межреберье слева.
По вскрытии плевральной полости легкое
отодвигают кверху. Вскрывают медиастинальную
плевру, мобилизуют пищевод в нижней
трети на протяжении 6—8 см и подводят
под него резиновые полоски-«держалки».
Производят продольную эзофаготомию
длиной 5— 6 см. В просвете органа хорошо
видны (в подслизистом слое) большие узлы
вен. Узлы прошивают обвивным швом в
шахматном порядке {3—5 швов). Рану пищевода
закрывают послойно двухрядными швами,
накладывают редкие швы на медиастинальную
плевру. После расправления легкого
аппаратом для наркоза рану грудной
стенки зашивают наглухо.
Эту операцию нельзя
считать радикальной, и, кроме того, она
имеет ряд недостатков. В момент прошивания
варикозных узлов возможно возникновение
сильного кровотечения, эзофаготомия
иногда осложняется инфицированием
средостения, развитием гнойного
медиастенита и плеврита.
Для уменьшения
притока крови к варикозно-расширенным
венам пищевода можно применять
видоизмененную операцию Таннера —
прошивание вен прекардиального отдела
без вскрытия просвета желудка. Последнее
Последнее
существенно укорачивает оперативное
вмешательство (что особенно важно при
операции на высоте кровотечения),
уменьшает опасность инфицирования
брюшной полости и сводит до минимума
возможность несостоятельности шва
желудка.
Техника
видоизмененной операции Таннера без
вскрытия просвета желудка (рис. 20).
Брюшную полость вскрывают разрезом
параллельно левой реберной дуге. В рану
выводят желудок, перевязывают сосуды
большого и малого сальника, мобилизуют
кардиальный отдел и прошивают его стенку
циркулярно через все слои узловыми
шелковыми швами, далее линию основных
швов закрывают погружными серозно-мышечными
швами.
У
детей, ранее не обследованных по поводу
портальной гипертензии, производят
операционную спленопортографию и
спленометрию для решения вопроса о
форме заболевания и объеме вмешательства.
При выявлении внутрипеченочной блокады,
кроме прошивания кардиального отдела
желудка, рационально одновременно
создать органоанастомозы: подшить
сальник к декапсулированной почке и к
левой доле печени после после краевой
резекции. При наличии резко выраженного
При наличии резко выраженного
ги-перспленизма удаляют селезенку.
Затем брюшную полость закрывают наглухо
после введения антибиотиков.
Послеоперационное
лечение является
продолжением проводимых до операции
мероприятий. Парентеральное питание
необходимо ребенку в течение 2—3 сут.
Затем больного начинают поить, постепенно
расширяя диету {кефир, 5% манная каша,
бульон и т.д.). К 8-му дню назначают обычный
послеоперационный стол. Гормональную
терапию отменяют на 4—5-й день, введение
антибиотиков заканчивают на 7—10-й день
после операции. Трансфузии крови и
плазмы назначают ежедневно (чередуя)
до ликвидации анемии.
При гладком
послеоперационном периоде на 14—15-й
день детей переводят в соматическое
отделение для дальнейшего лечения.
варикозно расширенных вен пищевода; Причины, симптомы, диагностика и лечение
Обзор
Варикозное расширение вен пищевода
Что такое варикозное расширение вен пищевода?
Варикозное расширение вен — это увеличенные или опухшие вены. Пищевод — это трубка, соединяющая горло с желудком. Когда на слизистой оболочке пищевода появляются расширенные вены, они называются варикозным расширением вен пищевода.
Пищевод — это трубка, соединяющая горло с желудком. Когда на слизистой оболочке пищевода появляются расширенные вены, они называются варикозным расширением вен пищевода.
Кто подвержен риску разрыва и кровотечения варикозного расширения вен пищевода?
Не у всех, у кого развивается варикоз пищевода, будет кровотечение. Факторы, повышающие риск кровотечения, включают:
- Высокое кровяное давление в воротной вене : Чем выше давление в воротной вене, тем выше риск кровотечения.
- Большие варикозные узлы : Риск кровотечения увеличивается с увеличением размера варикозных узлов.
- Тяжелое заболевание печени : Серьезный цирроз или печеночная недостаточность увеличивает риск.
- Постоянное употребление алкоголя : У пациентов с варикозным расширением вен, вызванным алкоголем, продолжение употребления алкоголя увеличивает риск кровотечения.
Симптомы и причины
Что вызывает варикозное расширение вен пищевода?
Печень — это орган, очищающий кровь от токсинов (ядов). По воротной вене кровь доставляется в печень. Варикозное расширение вен пищевода обычно возникает у людей с заболеваниями печени. У людей с заболеваниями печени кровоток через печень замедляется. Когда это происходит, давление в воротной вене повышается.
По воротной вене кровь доставляется в печень. Варикозное расширение вен пищевода обычно возникает у людей с заболеваниями печени. У людей с заболеваниями печени кровоток через печень замедляется. Когда это происходит, давление в воротной вене повышается.
Высокое кровяное давление в воротной вене (портальная гипертензия) толкает кровь в окружающие кровеносные сосуды, включая сосуды пищевода. Эти кровеносные сосуды имеют тонкие стенки и расположены близко к поверхности. Излишняя кровь заставляет их расширяться и набухать.Варикозное расширение вен также может развиваться в мелких кровеносных сосудах в верхней части желудка.
Если давление, вызванное дополнительной кровью, становится слишком высоким, варикозное расширение вен может открыться и кровоточить. Кровотечение — это неотложная ситуация, требующая срочного лечения. Неконтролируемое кровотечение может быстро привести к шоку и смерти.
Тромбоз (сгусток крови) в воротной вене или селезеночной вене, которая соединяется с воротной веной, может вызвать варикозное расширение вен пищевода.
Двумя редкими состояниями, которые могут вызвать варикозное расширение вен пищевода, являются синдром Бадда-Киари (закупорка определенных вен в печени) и инфекция, вызванная паразитарным шистосомозом.
Какие заболевания печени могут привести к варикозному расширению вен пищевода?
Варикозное расширение вен пищевода может вызвать любое серьезное заболевание печени. Цирроз — наиболее распространенный вид заболеваний печени. Более чем у 90% этих пациентов когда-нибудь в жизни разовьется варикозное расширение вен пищевода, и примерно у 30% начнется кровотечение.
У пациентов с циррозом печени по всей печени образуются большие участки рубцовой ткани, что приводит к замедлению кровотока. Цирроз может быть вызван алкогольной болезнью печени, жировой болезнью печени, вирусным гепатитом или другими заболеваниями печени.
Каковы симптомы варикозного расширения вен пищевода?
Большинство людей не знают, что у них варикоз пищевода, пока варикоз не начнет кровоточить. Если кровотечение является внезапным и сильным, человека рвет большим количеством крови. Когда кровотечение менее сильное, человек может проглотить кровь, что может вызвать черный дегтеобразный стул. Если кровотечение не остановить, у человека могут развиться признаки шока, включая бледность, липкую кожу, нерегулярное дыхание и потерю сознания.
Если кровотечение является внезапным и сильным, человека рвет большим количеством крови. Когда кровотечение менее сильное, человек может проглотить кровь, что может вызвать черный дегтеобразный стул. Если кровотечение не остановить, у человека могут развиться признаки шока, включая бледность, липкую кожу, нерегулярное дыхание и потерю сознания.
Диагностика и тесты
Как диагностируется варикозное расширение вен пищевода?
Людям с запущенным заболеванием печени рекомендуется регулярное обследование на наличие варикозного расширения вен пищевода.Скрининг проводится эндоскопическим методом. Эндоскоп — это тонкая гибкая трубка с источником света и крошечной камерой на конце. Врач проводит эндоскоп по пищеводу, и камера отправляет изображения внутренней части пищевода на монитор. Врач смотрит на изображения, чтобы обнаружить увеличенные вены и сортировать их по размеру. Красные линии на венах — признак кровотечения.
Врач смотрит на изображения, чтобы обнаружить увеличенные вены и сортировать их по размеру. Красные линии на венах — признак кровотечения.
Врач может также использовать эндоскоп для исследования желудка и верхней части тонкой кишки. Это называется эзофогастродуоденоскопией (ЭГДС).
Визуализация с помощью КТ или МРТ также используется для диагностики варикозного расширения вен пищевода, часто в сочетании с эндоскопией. На снимках, сделанных с помощью КТ или МРТ, видны пищевод, печень, портальные и селезеночные вены. Они дают врачу больше информации о здоровье печени, чем только эндоскопия.
Ведение и лечение
Как лечат варикоз пищевода?
Цели лечения:
- Предотвратить дальнейшее повреждение печени.
- Предотвратить кровотечение из варикозно расширенных вен.

- Остановите кровотечение, если оно произойдет.
Профилактика поражения печени
Людям с заболеваниями печени необходимо избегать токсинов, которые вызывают дополнительную нагрузку на печень и наносят ей больший ущерб. Вот несколько советов по поддержанию здоровья печени:
- Избегайте любых алкогольных напитков.
- Ограничьте использование бытовых чистящих средств и химикатов.
- Придерживайтесь более здоровой диеты с низким содержанием жиров и высоким содержанием фруктов и овощей, цельнозерновых и нежирных белков.
- Поддерживайте здоровую массу тела (избыток жира оказывает давление на печень).
Предотвращение кровотечений
Лекарства для снижения артериального давления в воротной вене могут снизить риск кровотечения. Чаще всего используются препараты из группы, называемой бета-блокаторами. К ним относятся пропранолол (Inderal®), надолол (Corgard®) и карведилол (Coreg®).
Пациенты с высоким риском кровотечения могут проходить профилактическое лечение с использованием тех же методов, которые используются для остановки кровотечения.Чаще всего используется метод перевязки варикозно расширенных вен.
Остановка кровотечения
Кровотечение из варикозно расширенных вен пищевода — это экстренная ситуация, требующая немедленного лечения. В больнице пациенты получают большое количество жидкости и крови, чтобы восполнить утраченное.
Для остановки кровотечения из варикозно расширенных вен доступны два различных безоперационных метода лечения — перевязка варикозно расширенных вен, выполняемая с помощью эндоскопа, и трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS), выполняемое рентгенологом с помощью рентгеновского излучения.
- Перевязка варикозно расширенных вен : В этой процедуре крошечные эластичные ленты оборачиваются вокруг варикозных вен, чтобы перекрыть кровоток через варикозные узлы.
 Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки.
Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки. - Трансъюгулярное внутрипеченочное портально-системное шунтирование (TIPS) : Это процедура для снижения портального кровяного давления, которую можно использовать у пациентов с варикозным расширением вен пищевода, кровоточащими из-за тяжелого цирроза. Небольшая тонкая трубка, называемая катетером, вводится в вену на шее.
 Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Перспективы / Прогноз
Каков долгосрочный прогноз для людей с кровотечением из варикозно расширенных вен пищевода?
Кровотечение из варикозно расширенных вен пищевода является опасным для жизни состоянием и может привести к летальному исходу у 50% пациентов. Люди, у которых был эпизод кровотечения из варикозно расширенных вен пищевода, подвергаются риску повторного кровотечения.
Люди, у которых был эпизод кровотечения из варикозно расширенных вен пищевода, подвергаются риску повторного кровотечения.
Лечение с помощью перевязки варикозно расширенных вен эффективно купирует эпизоды первого кровотечения примерно у 90% пациентов. Однако примерно у половины пациентов, которым была проведена перевязка варикозно расширенных вен, будет еще один эпизод кровотечения в течение 1-2 лет. Прием лекарств и изменение образа жизни могут помочь снизить риск рецидива (возобновления кровотечения).
Трансплантация печени может быть вариантом для пациентов с тяжелым циррозом печени и / или повторяющимися эпизодами кровотечения из варикозно расширенных вен.Пересадка печени выполняется только в избранных центрах по всей стране, которые соответствуют очень строгим критериям.
варикозно расширенных вен пищевода; Причины, симптомы, диагностика и лечение
Обзор
Варикозное расширение вен пищевода
Что такое варикозное расширение вен пищевода?
Варикозное расширение вен — это увеличенные или опухшие вены. Пищевод — это трубка, соединяющая горло с желудком. Когда на слизистой оболочке пищевода появляются расширенные вены, они называются варикозным расширением вен пищевода.
Пищевод — это трубка, соединяющая горло с желудком. Когда на слизистой оболочке пищевода появляются расширенные вены, они называются варикозным расширением вен пищевода.
Кто подвержен риску разрыва и кровотечения варикозного расширения вен пищевода?
Не у всех, у кого развивается варикоз пищевода, будет кровотечение. Факторы, повышающие риск кровотечения, включают:
- Высокое кровяное давление в воротной вене : Чем выше давление в воротной вене, тем выше риск кровотечения.
- Большие варикозные узлы : Риск кровотечения увеличивается с увеличением размера варикозных узлов.
- Тяжелое заболевание печени : Серьезный цирроз или печеночная недостаточность увеличивает риск.
- Постоянное употребление алкоголя : У пациентов с варикозным расширением вен, вызванным алкоголем, продолжение употребления алкоголя увеличивает риск кровотечения.
Симптомы и причины
Что вызывает варикозное расширение вен пищевода?
Печень — это орган, очищающий кровь от токсинов (ядов). По воротной вене кровь доставляется в печень. Варикозное расширение вен пищевода обычно возникает у людей с заболеваниями печени. У людей с заболеваниями печени кровоток через печень замедляется. Когда это происходит, давление в воротной вене повышается.
По воротной вене кровь доставляется в печень. Варикозное расширение вен пищевода обычно возникает у людей с заболеваниями печени. У людей с заболеваниями печени кровоток через печень замедляется. Когда это происходит, давление в воротной вене повышается.
Высокое кровяное давление в воротной вене (портальная гипертензия) толкает кровь в окружающие кровеносные сосуды, включая сосуды пищевода. Эти кровеносные сосуды имеют тонкие стенки и расположены близко к поверхности. Излишняя кровь заставляет их расширяться и набухать.Варикозное расширение вен также может развиваться в мелких кровеносных сосудах в верхней части желудка.
Если давление, вызванное дополнительной кровью, становится слишком высоким, варикозное расширение вен может открыться и кровоточить. Кровотечение — это неотложная ситуация, требующая срочного лечения. Неконтролируемое кровотечение может быстро привести к шоку и смерти.
Тромбоз (сгусток крови) в воротной вене или селезеночной вене, которая соединяется с воротной веной, может вызвать варикозное расширение вен пищевода.
Двумя редкими состояниями, которые могут вызвать варикозное расширение вен пищевода, являются синдром Бадда-Киари (закупорка определенных вен в печени) и инфекция, вызванная паразитарным шистосомозом.
Какие заболевания печени могут привести к варикозному расширению вен пищевода?
Варикозное расширение вен пищевода может вызвать любое серьезное заболевание печени. Цирроз — наиболее распространенный вид заболеваний печени. Более чем у 90% этих пациентов когда-нибудь в жизни разовьется варикозное расширение вен пищевода, и примерно у 30% начнется кровотечение.
У пациентов с циррозом печени по всей печени образуются большие участки рубцовой ткани, что приводит к замедлению кровотока. Цирроз может быть вызван алкогольной болезнью печени, жировой болезнью печени, вирусным гепатитом или другими заболеваниями печени.
Каковы симптомы варикозного расширения вен пищевода?
Большинство людей не знают, что у них варикоз пищевода, пока варикоз не начнет кровоточить. Если кровотечение является внезапным и сильным, человека рвет большим количеством крови. Когда кровотечение менее сильное, человек может проглотить кровь, что может вызвать черный дегтеобразный стул. Если кровотечение не остановить, у человека могут развиться признаки шока, включая бледность, липкую кожу, нерегулярное дыхание и потерю сознания.
Если кровотечение является внезапным и сильным, человека рвет большим количеством крови. Когда кровотечение менее сильное, человек может проглотить кровь, что может вызвать черный дегтеобразный стул. Если кровотечение не остановить, у человека могут развиться признаки шока, включая бледность, липкую кожу, нерегулярное дыхание и потерю сознания.
Диагностика и тесты
Как диагностируется варикозное расширение вен пищевода?
Людям с запущенным заболеванием печени рекомендуется регулярное обследование на наличие варикозного расширения вен пищевода.Скрининг проводится эндоскопическим методом. Эндоскоп — это тонкая гибкая трубка с источником света и крошечной камерой на конце. Врач проводит эндоскоп по пищеводу, и камера отправляет изображения внутренней части пищевода на монитор. Врач смотрит на изображения, чтобы обнаружить увеличенные вены и сортировать их по размеру. Красные линии на венах — признак кровотечения.
Врач смотрит на изображения, чтобы обнаружить увеличенные вены и сортировать их по размеру. Красные линии на венах — признак кровотечения.
Врач может также использовать эндоскоп для исследования желудка и верхней части тонкой кишки. Это называется эзофогастродуоденоскопией (ЭГДС).
Визуализация с помощью КТ или МРТ также используется для диагностики варикозного расширения вен пищевода, часто в сочетании с эндоскопией. На снимках, сделанных с помощью КТ или МРТ, видны пищевод, печень, портальные и селезеночные вены. Они дают врачу больше информации о здоровье печени, чем только эндоскопия.
Ведение и лечение
Как лечат варикоз пищевода?
Цели лечения:
- Предотвратить дальнейшее повреждение печени.
- Предотвратить кровотечение из варикозно расширенных вен.

- Остановите кровотечение, если оно произойдет.
Профилактика поражения печени
Людям с заболеваниями печени необходимо избегать токсинов, которые вызывают дополнительную нагрузку на печень и наносят ей больший ущерб. Вот несколько советов по поддержанию здоровья печени:
- Избегайте любых алкогольных напитков.
- Ограничьте использование бытовых чистящих средств и химикатов.
- Придерживайтесь более здоровой диеты с низким содержанием жиров и высоким содержанием фруктов и овощей, цельнозерновых и нежирных белков.
- Поддерживайте здоровую массу тела (избыток жира оказывает давление на печень).
Предотвращение кровотечений
Лекарства для снижения артериального давления в воротной вене могут снизить риск кровотечения. Чаще всего используются препараты из группы, называемой бета-блокаторами. К ним относятся пропранолол (Inderal®), надолол (Corgard®) и карведилол (Coreg®).
Пациенты с высоким риском кровотечения могут проходить профилактическое лечение с использованием тех же методов, которые используются для остановки кровотечения.Чаще всего используется метод перевязки варикозно расширенных вен.
Остановка кровотечения
Кровотечение из варикозно расширенных вен пищевода — это экстренная ситуация, требующая немедленного лечения. В больнице пациенты получают большое количество жидкости и крови, чтобы восполнить утраченное.
Для остановки кровотечения из варикозно расширенных вен доступны два различных безоперационных метода лечения — перевязка варикозно расширенных вен, выполняемая с помощью эндоскопа, и трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS), выполняемое рентгенологом с помощью рентгеновского излучения.
- Перевязка варикозно расширенных вен : В этой процедуре крошечные эластичные ленты оборачиваются вокруг варикозных вен, чтобы перекрыть кровоток через варикозные узлы.
 Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки.
Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки. - Трансъюгулярное внутрипеченочное портально-системное шунтирование (TIPS) : Это процедура для снижения портального кровяного давления, которую можно использовать у пациентов с варикозным расширением вен пищевода, кровоточащими из-за тяжелого цирроза. Небольшая тонкая трубка, называемая катетером, вводится в вену на шее.
 Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Перспективы / Прогноз
Каков долгосрочный прогноз для людей с кровотечением из варикозно расширенных вен пищевода?
Кровотечение из варикозно расширенных вен пищевода является опасным для жизни состоянием и может привести к летальному исходу у 50% пациентов. Люди, у которых был эпизод кровотечения из варикозно расширенных вен пищевода, подвергаются риску повторного кровотечения.
Люди, у которых был эпизод кровотечения из варикозно расширенных вен пищевода, подвергаются риску повторного кровотечения.
Лечение с помощью перевязки варикозно расширенных вен эффективно купирует эпизоды первого кровотечения примерно у 90% пациентов. Однако примерно у половины пациентов, которым была проведена перевязка варикозно расширенных вен, будет еще один эпизод кровотечения в течение 1-2 лет. Прием лекарств и изменение образа жизни могут помочь снизить риск рецидива (возобновления кровотечения).
Трансплантация печени может быть вариантом для пациентов с тяжелым циррозом печени и / или повторяющимися эпизодами кровотечения из варикозно расширенных вен.Пересадка печени выполняется только в избранных центрах по всей стране, которые соответствуют очень строгим критериям.
варикозно расширенных вен пищевода; Причины, симптомы, диагностика и лечение
Обзор
Варикозное расширение вен пищевода
Что такое варикозное расширение вен пищевода?
Варикозное расширение вен — это увеличенные или опухшие вены.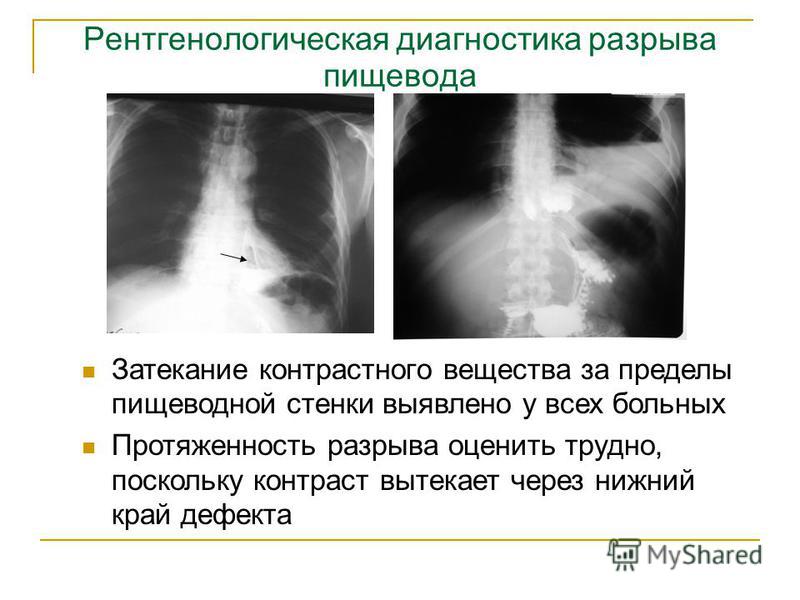 Пищевод — это трубка, соединяющая горло с желудком. Когда на слизистой оболочке пищевода появляются расширенные вены, они называются варикозным расширением вен пищевода.
Пищевод — это трубка, соединяющая горло с желудком. Когда на слизистой оболочке пищевода появляются расширенные вены, они называются варикозным расширением вен пищевода.
Кто подвержен риску разрыва и кровотечения варикозного расширения вен пищевода?
Не у всех, у кого развивается варикоз пищевода, будет кровотечение. Факторы, повышающие риск кровотечения, включают:
- Высокое кровяное давление в воротной вене : Чем выше давление в воротной вене, тем выше риск кровотечения.
- Большие варикозные узлы : Риск кровотечения увеличивается с увеличением размера варикозных узлов.
- Тяжелое заболевание печени : Серьезный цирроз или печеночная недостаточность увеличивает риск.
- Постоянное употребление алкоголя : У пациентов с варикозным расширением вен, вызванным алкоголем, продолжение употребления алкоголя увеличивает риск кровотечения.
Симптомы и причины
Что вызывает варикозное расширение вен пищевода?
Печень — это орган, очищающий кровь от токсинов (ядов). По воротной вене кровь доставляется в печень. Варикозное расширение вен пищевода обычно возникает у людей с заболеваниями печени. У людей с заболеваниями печени кровоток через печень замедляется. Когда это происходит, давление в воротной вене повышается.
По воротной вене кровь доставляется в печень. Варикозное расширение вен пищевода обычно возникает у людей с заболеваниями печени. У людей с заболеваниями печени кровоток через печень замедляется. Когда это происходит, давление в воротной вене повышается.
Высокое кровяное давление в воротной вене (портальная гипертензия) толкает кровь в окружающие кровеносные сосуды, включая сосуды пищевода. Эти кровеносные сосуды имеют тонкие стенки и расположены близко к поверхности. Излишняя кровь заставляет их расширяться и набухать.Варикозное расширение вен также может развиваться в мелких кровеносных сосудах в верхней части желудка.
Если давление, вызванное дополнительной кровью, становится слишком высоким, варикозное расширение вен может открыться и кровоточить. Кровотечение — это неотложная ситуация, требующая срочного лечения. Неконтролируемое кровотечение может быстро привести к шоку и смерти.
Тромбоз (сгусток крови) в воротной вене или селезеночной вене, которая соединяется с воротной веной, может вызвать варикозное расширение вен пищевода.
Двумя редкими состояниями, которые могут вызвать варикозное расширение вен пищевода, являются синдром Бадда-Киари (закупорка определенных вен в печени) и инфекция, вызванная паразитарным шистосомозом.
Какие заболевания печени могут привести к варикозному расширению вен пищевода?
Варикозное расширение вен пищевода может вызвать любое серьезное заболевание печени. Цирроз — наиболее распространенный вид заболеваний печени. Более чем у 90% этих пациентов когда-нибудь в жизни разовьется варикозное расширение вен пищевода, и примерно у 30% начнется кровотечение.
У пациентов с циррозом печени по всей печени образуются большие участки рубцовой ткани, что приводит к замедлению кровотока. Цирроз может быть вызван алкогольной болезнью печени, жировой болезнью печени, вирусным гепатитом или другими заболеваниями печени.
Каковы симптомы варикозного расширения вен пищевода?
Большинство людей не знают, что у них варикоз пищевода, пока варикоз не начнет кровоточить. Если кровотечение является внезапным и сильным, человека рвет большим количеством крови. Когда кровотечение менее сильное, человек может проглотить кровь, что может вызвать черный дегтеобразный стул. Если кровотечение не остановить, у человека могут развиться признаки шока, включая бледность, липкую кожу, нерегулярное дыхание и потерю сознания.
Если кровотечение является внезапным и сильным, человека рвет большим количеством крови. Когда кровотечение менее сильное, человек может проглотить кровь, что может вызвать черный дегтеобразный стул. Если кровотечение не остановить, у человека могут развиться признаки шока, включая бледность, липкую кожу, нерегулярное дыхание и потерю сознания.
Диагностика и тесты
Как диагностируется варикозное расширение вен пищевода?
Людям с запущенным заболеванием печени рекомендуется регулярное обследование на наличие варикозного расширения вен пищевода.Скрининг проводится эндоскопическим методом. Эндоскоп — это тонкая гибкая трубка с источником света и крошечной камерой на конце. Врач проводит эндоскоп по пищеводу, и камера отправляет изображения внутренней части пищевода на монитор. Врач смотрит на изображения, чтобы обнаружить увеличенные вены и сортировать их по размеру. Красные линии на венах — признак кровотечения.
Врач смотрит на изображения, чтобы обнаружить увеличенные вены и сортировать их по размеру. Красные линии на венах — признак кровотечения.
Врач может также использовать эндоскоп для исследования желудка и верхней части тонкой кишки. Это называется эзофогастродуоденоскопией (ЭГДС).
Визуализация с помощью КТ или МРТ также используется для диагностики варикозного расширения вен пищевода, часто в сочетании с эндоскопией. На снимках, сделанных с помощью КТ или МРТ, видны пищевод, печень, портальные и селезеночные вены. Они дают врачу больше информации о здоровье печени, чем только эндоскопия.
Ведение и лечение
Как лечат варикоз пищевода?
Цели лечения:
- Предотвратить дальнейшее повреждение печени.
- Предотвратить кровотечение из варикозно расширенных вен.

- Остановите кровотечение, если оно произойдет.
Профилактика поражения печени
Людям с заболеваниями печени необходимо избегать токсинов, которые вызывают дополнительную нагрузку на печень и наносят ей больший ущерб. Вот несколько советов по поддержанию здоровья печени:
- Избегайте любых алкогольных напитков.
- Ограничьте использование бытовых чистящих средств и химикатов.
- Придерживайтесь более здоровой диеты с низким содержанием жиров и высоким содержанием фруктов и овощей, цельнозерновых и нежирных белков.
- Поддерживайте здоровую массу тела (избыток жира оказывает давление на печень).
Предотвращение кровотечений
Лекарства для снижения артериального давления в воротной вене могут снизить риск кровотечения. Чаще всего используются препараты из группы, называемой бета-блокаторами. К ним относятся пропранолол (Inderal®), надолол (Corgard®) и карведилол (Coreg®).
Пациенты с высоким риском кровотечения могут проходить профилактическое лечение с использованием тех же методов, которые используются для остановки кровотечения.Чаще всего используется метод перевязки варикозно расширенных вен.
Остановка кровотечения
Кровотечение из варикозно расширенных вен пищевода — это экстренная ситуация, требующая немедленного лечения. В больнице пациенты получают большое количество жидкости и крови, чтобы восполнить утраченное.
Для остановки кровотечения из варикозно расширенных вен доступны два различных безоперационных метода лечения — перевязка варикозно расширенных вен, выполняемая с помощью эндоскопа, и трансъюгулярное внутрипеченочное портосистемное шунтирование (TIPS), выполняемое рентгенологом с помощью рентгеновского излучения.
- Перевязка варикозно расширенных вен : В этой процедуре крошечные эластичные ленты оборачиваются вокруг варикозных вен, чтобы перекрыть кровоток через варикозные узлы.
 Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки.
Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки. - Трансъюгулярное внутрипеченочное портально-системное шунтирование (TIPS) : Это процедура для снижения портального кровяного давления, которую можно использовать у пациентов с варикозным расширением вен пищевода, кровоточащими из-за тяжелого цирроза. Небольшая тонкая трубка, называемая катетером, вводится в вену на шее.
 Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Перспективы / Прогноз
Каков долгосрочный прогноз для людей с кровотечением из варикозно расширенных вен пищевода?
Кровотечение из варикозно расширенных вен пищевода является опасным для жизни состоянием и может привести к летальному исходу у 50% пациентов.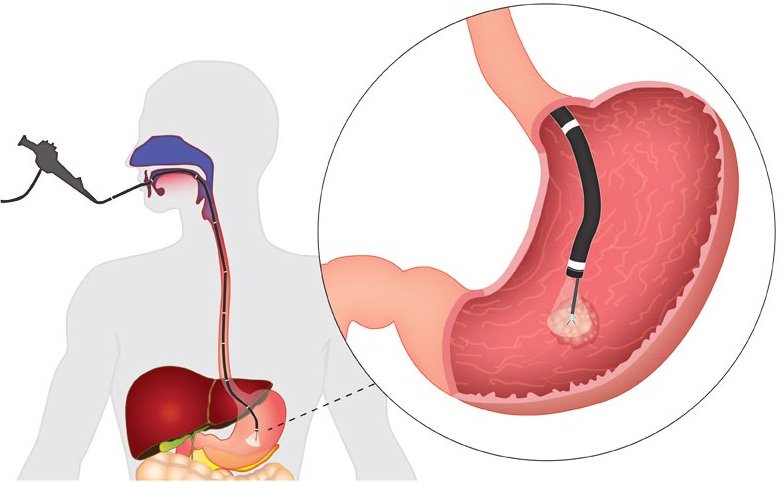 Люди, у которых был эпизод кровотечения из варикозно расширенных вен пищевода, подвергаются риску повторного кровотечения.
Люди, у которых был эпизод кровотечения из варикозно расширенных вен пищевода, подвергаются риску повторного кровотечения.
Лечение с помощью перевязки варикозно расширенных вен эффективно купирует эпизоды первого кровотечения примерно у 90% пациентов. Однако примерно у половины пациентов, которым была проведена перевязка варикозно расширенных вен, будет еще один эпизод кровотечения в течение 1-2 лет. Прием лекарств и изменение образа жизни могут помочь снизить риск рецидива (возобновления кровотечения).
Трансплантация печени может быть вариантом для пациентов с тяжелым циррозом печени и / или повторяющимися эпизодами кровотечения из варикозно расширенных вен.Пересадка печени выполняется только в избранных центрах по всей стране, которые соответствуют очень строгим критериям.
Причины желудочно-кишечных кровотечений в пищеводе
У кровотечения в пищеводе есть несколько возможных причин. Поскольку некоторые кровотечения могут быть большими и фатальными, очень важно, чтобы врач осмотрел вас на предмет желудочно-кишечных (ЖКТ) кровотечений. А если у вас есть какие-либо симптомы острого желудочно-кишечного кровотечения, вам следует немедленно обратиться за неотложной помощью.Также важно знать симптомы хронического желудочно-кишечного кровотечения и обращаться к врачу, если они у вас возникают.
А если у вас есть какие-либо симптомы острого желудочно-кишечного кровотечения, вам следует немедленно обратиться за неотложной помощью.Также важно знать симптомы хронического желудочно-кишечного кровотечения и обращаться к врачу, если они у вас возникают.
Хосе Луис Пелез инк / Getty Images
Симптомы
Хроническое желудочно-кишечное кровотечение, то есть кровотечение медленное, постоянное или продолжающееся, обычно имеет менее очевидные симптомы, поскольку оно может выходить в микроскопических количествах через рвоту или стул. Однако хроническое кровотечение может привести к анемии, когда у вас меньше красных кровяных телец, чем должно. Симптомы анемии включают:
- Усталость
- Одышка
- Слабость
- Бледная кожа
- Чувство головокружения или головокружения
- Боль в груди
- Головные боли
- Холодные руки и ноги
- Учащенное сердцебиение
- Нарушение концентрации внимания
Если вы видите кровь в рвоте или стуле, заметили черный дегтеобразный стул или рвоту, похожую на кофейную гущу, вам следует как можно скорее обратиться к врачу. Взаимодействие с другими людьми
Взаимодействие с другими людьми
Острое желудочно-кишечное кровотечение является серьезным и, возможно, внезапным. Если у вас есть такие симптомы, вам необходимо обратиться за неотложной медицинской помощью:
- Одышка
- Слабость
- Кровь в стуле
- Кровь в рвоте
- Рвота, похожая на кофейную гущу
- Усталость
- Чувство головокружения
- Путаница
- Дезориентация
- Понос
- Сон
Острое кровотечение может вызвать шок.Симптомы шока включают:
- Учащенный пульс
- Падение артериального давления
- Бессознательное состояние
- Отсутствие частого или полного мочеиспускания
Причины
Существуют разные причины кровотечения в пищеводе, в зависимости от того, является ли кровотечение хроническим или острым.
Причины хронического кровотечения включают:
- Воспаление ( эзофагит ) : Желудочная кислота, которая попадает в пищевод, может вызвать воспаление, а это воспаление может привести к кровотечению.
 Если его не лечить или оно продолжается слишком долго, у вас может появиться рвота кровью или веществом, похожим на кофейную гущу, что является чрезвычайной ситуацией.
Если его не лечить или оно продолжается слишком долго, у вас может появиться рвота кровью или веществом, похожим на кофейную гущу, что является чрезвычайной ситуацией. - Рак пищевода: Существует два типа рака пищевода. По большей части пищевод выстлан плоскими клетками, поэтому, если здесь растет злокачественная опухоль, это называется плоскоклеточным раком. Области в нижней части пищевода и там, где пищевод соединяется с желудком, выстланы столбчатыми клетками. Если здесь растет злокачественная опухоль, это называется аденокарциномой.
- Язвы: Язва может образоваться в пищеводе, если повышается кислотность желудочного сока или уменьшается слизистый слой, покрывающий слизистую оболочку пищеварительного тракта. Причины язвы пищевода включают h. pylori и использование нестероидных противовоспалительных препаратов (НПВП), таких как аспирин, мотрин (ибупрофен) и алев (напроксен).
Причины острого кровотечения включают:
- Варикозное расширение вен: Это аномально увеличенные вены, расположенные в нижнем конце пищевода.
 Варикозное расширение вен пищевода встречается очень редко и обычно возникает только у пациентов с тяжелыми заболеваниями печени, такими как цирроз, или другими состояниями, влияющими на приток крови к печени.
Варикозное расширение вен пищевода встречается очень редко и обычно возникает только у пациентов с тяжелыми заболеваниями печени, такими как цирроз, или другими состояниями, влияющими на приток крови к печени. - Слезы: Разрыв слизистой оболочки пищевода, который обычно вызывается продолжительной рвотой, но также может быть вызван продолжительным кашлем или икотой. Это часто называют синдромом Мэллори-Вейсса, который представляет собой заболевание нижнего конца пищевода, вызываемое сильной рвотой и рвотой и характеризующееся разрывом, связанным с кровотечением.
Варикозное расширение вен пищевода | Гастроэнтерология и гепатология —
юаней
Что такое варикозное расширение вен пищевода?
Варикозное расширение вен пищевода — это увеличенные кровеносные сосуды пищевода (трубка для глотания), которая соединяет полость рта с желудком. Варикозное расширение вен пищевода может появиться у людей с серьезными заболеваниями печени.
Что вызывает варикозное расширение вен пищевода?
Варикозное расширение вен пищевода возникает, когда нормальный приток крови к печени замедляется. Заболевание печени может привести к образованию рубцовой ткани в печени, которая замедляет кровоток.Когда приток крови к печени замедляется, он начинает отступать, что приводит к повышению давления в главной вене (воротной вене), по которой кровь поступает в печень. Это увеличение давления заставляет расположенные рядом более мелкие вены, например, в пищеводе, набухать.
Заболевание печени может привести к образованию рубцовой ткани в печени, которая замедляет кровоток.Когда приток крови к печени замедляется, он начинает отступать, что приводит к повышению давления в главной вене (воротной вене), по которой кровь поступает в печень. Это увеличение давления заставляет расположенные рядом более мелкие вены, например, в пищеводе, набухать.
Каковы симптомы варикозного расширения вен пищевода?
Варикозное расширение вен пищевода не вызывает симптомов, если не протекает или не лопается. Утечка из варикозно расширенных вен пищевода вызывает кровотечение, которое может быть очень серьезным. Признаки кровотечения из варикозно расширенных вен пищевода включают рвоту кровью; темный или черный стул; чувство головокружения и потеря сознания.Если у вас появились эти симптомы, ваш врач должен знать об этом и / или позвонить по телефону 9-1-1.
Как диагностируется варикозное расширение вен пищевода?
Тест, называемый верхней эндоскопией, может быть проведен для проверки варикозного расширения вен пищевода. Врач вводит вам в рот тонкую гибкую трубку, далее через горло и в пищевод. На трубке (называемой эндоскопом) есть камера и свет, который врач может видеть внутри пищевода и желудка. Это может быть сделано в нашем эндоскопическом центре с внутривенной седацией для обеспечения комфорта.Иногда врачи проводят анализ, используя небольшую капсулу с крошечной камерой внутри. Капсула отправляет фотографии слизистой оболочки пищевода и желудка на устройство вне вашего тела. Затем врач ищет проблемы на фотографиях.
Врач вводит вам в рот тонкую гибкую трубку, далее через горло и в пищевод. На трубке (называемой эндоскопом) есть камера и свет, который врач может видеть внутри пищевода и желудка. Это может быть сделано в нашем эндоскопическом центре с внутривенной седацией для обеспечения комфорта.Иногда врачи проводят анализ, используя небольшую капсулу с крошечной камерой внутри. Капсула отправляет фотографии слизистой оболочки пищевода и желудка на устройство вне вашего тела. Затем врач ищет проблемы на фотографиях.
Как лечат варикоз пищевода?
Лечение варикозного расширения вен пищевода заключается в предотвращении кровотечения и лечении основного заболевания печени.
- Не употребляю алкоголь. Алкоголь может вызвать стресс у и без того уязвимой печени.
- Поддерживайте здоровый вес.Похудейте, если у вас избыточный вес, так как лишний вес может повредить вашу печень.
- Придерживайтесь здоровой диеты. Старайтесь избегать соленой, жирной и жареной пищи.
- Уменьшите риск заражения гепатитом, например, употребление алкоголя, совместное использование игл и незащищенный секс.
 Сделайте прививку от гепатита.
Сделайте прививку от гепатита. - Ваш врач должен знать, какие лекарства, витамины и добавки вы принимаете.
- Могут быть заказаны лекарства для снижения давления в основных венах печени, называемые бета-блокаторами.
- Прием лекарств, снижающих уровень кислоты в желудке во время лечения варикозного расширения вен.
- Если у вас есть вероятность кровотечения из варикозно расширенных вен, во время верхней эндоскопии может быть проведена перевязка варикозного бандажа. Врач наложит маленькие резинки вокруг варикозного расширения вен, чтобы остановить кровотечение. Перевязку варикозного бандажа следует повторять до тех пор, пока варикоз не исчезнет.
- Людям с сильным кровотечением необходимо пройти процедуру, называемую «СОВЕТЫ». Это делается в больнице, где врач вводит тонкую трубку через вену на шее и помещает трубку внутрь печени.Трубка помогает крови легче проходить через печень и снижает кровяное давление в варикозных узлах, что помогает остановить кровотечение.

- Цирроз — это термин, используемый для описания больной печени, которая была сильно повреждена, как правило, в результате многолетних травм и болезней. Наиболее частые причины цирроза включают длительное злоупотребление алкоголем, хронический гепатит и неалкогольный стеатогепатит (в печени накапливается жир, и печень воспаляется). Хотя цирроз нельзя вылечить, главное — не допустить обострения болезни.
- При тяжелом заболевании печени альтернативой может быть трансплантация печени, заменяющая больную печень здоровой.
Варикозное расширение вен пищевода
Обзор
Портальная система включает в себя вены, выходящие из желудка, кишечника, селезенки и поджелудочной железы, которые сливаются с воротной веной и переходят в печень. Если кровеносные сосуды в печени заблокированы из-за повреждения печени, закупорка может вызвать повышение артериального давления в венах портальной системы.Портальная гипертензия заставляет кровь перенаправляться и выталкиваться в более мелкие вены, которые не могут справиться с повышенным кровотоком. Это может привести к развитию крупных опухших вен или варикозного расширения вен желудка, прямой кишки, пупочной области или пищевода. Варикозное расширение вен может разорваться и вызвать внутреннее кровотечение, которое может быть потенциально опасным для жизни.
Это может привести к развитию крупных опухших вен или варикозного расширения вен желудка, прямой кишки, пупочной области или пищевода. Варикозное расширение вен может разорваться и вызвать внутреннее кровотечение, которое может быть потенциально опасным для жизни.
К наиболее частым причинам варикозного расширения вен пищевода относятся:
- Рубцевание печени или цирроз. Многие заболевания печени могут вызывать цирроз, такие как гепатит, алкогольная болезнь печени, жировая болезнь печени и заболевания желчных протоков.Примерно у 40 процентов людей с циррозом печени развивается варикозное расширение вен пищевода.
- Тромбоз (сгустки крови). Сгусток крови в воротной вене или питающей вене в воротной вене может вызвать варикозное расширение вен.
- Паразитарная инфекция. Шистосомоз — это паразитарная инфекция, которая может поражать легкие, кишечник, мочевой пузырь и печень.
- Синдром Бадда-Киари. Это редкое заболевание, которое может вызвать образование тромбов в печеночной системе.
Диагностика
Важно знать признаки кровотечения из варикозно расширенных вен пищевода и немедленно обратиться к врачу или в отделение неотложной помощи.
Предупреждающие знаки могут включать:
- Окровавленный стул
- Табуреты для дегтя
- Головокружение
- Бледность
- Симптомы хронической болезни печени
- Рвота
- Рвота кровью
- Низкое давление
- Учащенное сердцебиение
- Ударная
Ваш врач может диагностировать кровотечение из варикозно расширенных вен пищевода, вставив трубку через нос и в желудок, чтобы определить наличие крови.Другой метод называется эзофагогастродуоденоскопией (EGD), тест, в котором используется гибкая трубка с камерой для обзора верхних отделов желудочно-кишечного тракта. Если ваш врач определит, что у вас кровотечение из варикозно расширенных вен, вам потребуется немедленное лечение, чтобы остановить кровотечение и предотвратить дальнейшее кровотечение. Неконтролируемое кровотечение может привести к шоку и смерти.
Профилактика и лечение
Вы можете ежедневно изменять свои привычки и диету, чтобы предотвратить варикозное расширение вен пищевода. Хотя лечения для предотвращения образования варикозного расширения вен не существует, вы можете принять меры, чтобы сохранить свою печень здоровой, например:
- Отказ от алкоголя — так как алкоголь перерабатывается в печени, исключите его.Употребление алкоголя может вызвать образование рубцов и повысить давление в портальной системе.
- Соблюдайте здоровую диету. Уменьшите потребление жирной и жареной пищи и увеличьте порции фруктов, овощей и цельнозерновых продуктов.
- Поддержание или достижение здорового веса — ожирение увеличивает риск цирроза печени.
- Будьте осторожны с химическими веществами. Печень отвечает за удаление токсинов из вашего тела, поэтому ограничьте количество токсинов, которые перерабатывает ваша печень.
- Также могут быть прописаны лекарства для снижения давления в воротной вене.Бета-блокаторы могут помочь снизить артериальное давление в воротной вене, уменьшая вероятность кровотечения.
Бандажирование варикозно расширенных вен — это один из методов лечения варикозно расширенных вен пищевода, которые подвержены риску разрыва. Ваш врач воспользуется эндоскопом с подсветкой и наложит эластичную ленту вокруг кровоточащей пищеводной вены. Перевязка вены перекрывает кровоток по вене. Полосатая ткань превращается в небольшую язву, которая быстро заживает через несколько дней или несколько недель.Эта процедура безопасна, она не повреждает стенку пищевода и не увеличивает давление в портальной системе.
Другой вариант хирургического вмешательства — это процедура, называемая трансъюгулярным внутрипеченочным портосистемным шунтом (TIPS). Шунт — это небольшая трубка, которая помещается между воротной веной и печеночной веной, по которой кровь от печени переносится обратно к сердцу. Обеспечивая дополнительный путь для крови, шунт снижает давление в воротной вене и часто останавливает кровотечение из варикозно расширенных вен пищевода.TIPS в основном используется, когда все другие методы лечения не помогли, или в качестве временной меры у людей, ожидающих трансплантации печени.
Пересадка печени — это вариант для людей с тяжелым заболеванием печени или для тех, кто испытывает повторяющееся кровотечение из варикозно расширенных вен пищевода. Хотя трансплантация печени часто бывает успешной, количество людей, ожидающих трансплантации, намного превышает количество имеющихся органов.
Кровоизлияние в пищевод — обзор
Лечение
Лечение ПВТ зависит от проявлений процесса.Если присутствует острое кровотечение из варикозно расширенных вен, следует обратить внимание на это заболевание. Обсуждение лечения пациентов с кровотечением из варикозно расширенных вен пищевода выходит за рамки этой главы; однако пациенты с чистым PVT, у которых нет заболевания печени (так называемый внепеченочный тромбоз), обычно намного лучше переживают острое кровотечение из верхних отделов желудочно-кишечного тракта, чем пациенты с заболеванием печени. Если предполагается, что PVT является вторичным по отношению к внутрибрюшному процессу, например инфекции, неоплазии или другому воспалению, терапия должна быть направлена на решение этих проблем.Хроническая портальная гипертензия, вызванная хроническим PVT, иногда лечится хирургическим путем с использованием различных декомпрессивных методов, но все чаще рассматривается длительная антикоагулянтная терапия. 52,64,82,92
Роль антикоагулянтной терапии при PVT была несколько противоречивой 83,93 , потому что не проводились рандомизированные испытания, но по мере выявления большего числа пациентов и накопления большего количества доказательств того, что это расстройство часто является проявлением гиперкоагуляции, антикоагулянтная терапия стала более привлекательной и рациональной, особенно в острых условиях. 61,82,92,94,95 В настоящее время ACCP рекомендует антикоагулянтную терапию для симптоматической PVT, но не бессимптомной терапии у случайно диагностированных пациентов. Американская ассоциация изучения заболеваний печени (AASD) предлагает антикоагулянтную терапию при всех острых СВТ независимо от симптомов. 68,96,97 Антикоагулянтная терапия особенно привлекательна для тех пациентов, у которых ранее не было портальной гипертензии, связанной с внутренним заболеванием печени, но у которых развился спонтанный тромбоз в результате гиперкоагуляции.В этих обстоятельствах рационально начать острую антикоагулянтную терапию не только для обращения вспять тромботического процесса, но также для минимизации дальнейшего прогрессирования тромбоза в селезеночные или брыжеечные вены. 8,94 Фактически, в небольшом исследовании Sheen и соавторов разрешение тромбоза было отмечено у пяти из девяти пациентов, которые лечились гепарином с последующей пероральной антикоагулянтной терапией. 98 Сообщалось о том, что частота реканализации достигает 69%, если антикоагуляция начинается в первую неделю, но частота снижается до 25%, если она откладывается до второй недели. 61,83 В проспективном исследовании 95 пациентов с острым PVT, не связанным с циррозом и получавших антикоагулянтную терапию, реканализация произошла у одной трети пациентов. 99 Распространение тромба, кровотечение и смерть были редкими. 100 В недавнем метаанализе 228 пациентов, получавших антикоагулянты, у 38% была полная и у 14% была частичная реканализация воротной вены. 68,101 Недавний ретроспективный обзор показал более низкий риск обострения тромбоза при применении антикоагулянтов. 59,102
Использование антикоагулянтов при хроническом PVT является более спорным. 65,103 В ретроспективном исследовании Rajani и его коллег 65% пациентов с PVT получали антикоагулянтную терапию, но их выживаемость не увеличилась по сравнению с пациентами, не получавшими антикоагулянты. 104 Ретроспективное исследование беременных пациенток с хроническим PVT показало благоприятные исходы для матери и плода при антикоагулянтной терапии. 59,105 Антикоагулянтная терапия также настоятельно показана пациентам, перенесшим процедуру шунтирования для декомпрессии хронической портальной гипертензии, вызванной хроническим PVT.В этой ситуации благополучие пациента зависит от оставшегося шунта; поэтому антикоагулянтная терапия является методом выбора, особенно у пациентов с выявленным основным гиперкоагуляционным расстройством. Всегда высказывается беспокойство по поводу увеличения кровотечения у пациентов с варикозным расширением вен пищевода, получающих сопутствующую антикоагулянтную терапию, но это беспокойство может быть скорее теоретическим, чем основанным на реальном опыте; По иронии судьбы, поскольку антикоагулянтная терапия направлена на основную патофизиологию, кровотечение с течением времени кажется более контролируемым. 52 Фактически, обзоры предполагают, что использование антикоагулянтной терапии у пациентов с PVT не увеличивает ни риск, ни тяжесть желудочно-кишечного кровотечения, и у пациентов, получающих антикоагулянтную терапию, не было смертей. 77 Перед началом антикоагулянтной терапии рекомендуется рассмотреть возможность скрининга варикозного расширения вен пищевода с упреждающим лечением. 3,4 Многие практикующие врачи 52 лечат пациентов с варикозным расширением вен пищевода в результате портальной гипертензии исключительно из-за гиперкоагуляции с помощью длительной терапии варфарином, направленной на поддержание МНО на уровне 2.От 0 до 3,0, хотя другие рекомендуют только 3-6 месяцев терапии. 90,95 Описаны пациенты, которые получали длительную пероральную антикоагулянтную терапию и испытали реканализацию воротных вен, так что портальная гипертензия была обращена вспять. 106
Появляется все больше данных о лечении PVT у пациентов с циррозом, хотя доказательства неубедительны. 4,60,68,93,101,107–109 Данные о том, следует ли и каким образом назначать лечение бессимптомным пациентам с циррозом, у которых случайно была обнаружена PVT, когда визуализация была сделана по несвязанным причинам, ограничены. 64 Однако исследование 39 пациентов с циррозом и PVT показало, что из 12 пациентов, у которых была частичная реканализация и которые получали длительное лечение НМГ, у 75% была полная реканализация без кровотечения. 77 Недавние исследования показали, что частота реканализации была выше при применении антикоагулянтов, чем у нелеченных пациентов без повышенного риска кровотечения. 4,59,101,107,110 В серии из пяти случаев, включающих 163 пациента, частота реканализации через 6 месяцев составила от 33% до 45% с прогрессированием менее чем у 10% пациентов. 111 Кровотечение произошло только у 5% пациентов. Недавние рекомендации Европейской ассоциации по изучению печени (EASL) рекомендуют рассматривать антикоагулянтную терапию в терапевтических дозах в течение не менее 6 месяцев после проведения профилактики желудочно-кишечного кровотечения. 62,112 Было предложено снижение дозы НМГ у пациентов с тромбоцитопенией. 3 Варфарин может быть трудно контролировать в этой популяции пациентов с повышенным протромбиновым временем на исходном уровне.Еще менее точно определена продолжительность антикоагуляции. 59 Существуют ограниченные данные по использованию пероральных антикоагулянтов прямого действия, так как описаны лишь несколько сообщений о случаях. 5,6,68,111,113 Наблюдение может быть целесообразным для случайно диагностированных пациентов с необструктивным изолированным PVT, особенно у пациентов с высоким риском кровотечения. 68,111 Трансъюгулярные внутрипеченочные портосистемные шунты (TIPS) были описаны как альтернатива антикоагуляции у этих пациентов из группы высокого риска. 59,111,114 Рандомизированное исследование показало, что профилактические дозы НМГ могут предотвратить PVT и декомпенсацию печени у пациентов с запущенным циррозом, ожидающих трансплантации печени, без увеличения кровотечения. 59,62,111,115
Тромболитическая терапия была опробована в небольшом количестве случаев с обнадеживающими результатами; использование тромболитической терапии наиболее привлекательно при остром тромбозе.

 Авторы: А. А. Шалимов, С. А. Шалимов, М. Е. Ничитайло, Б. В. Доманский. Москва, 1993 год.
Авторы: А. А. Шалимов, С. А. Шалимов, М. Е. Ничитайло, Б. В. Доманский. Москва, 1993 год. Небезпечний період варикозу стравоходу – симптоми відсутні (навіть слизова органу поки що лишається незмінною), але контур вен уже стає нечітким, при рентген-діагностиці виявляються потовщення на венах (передвісники вузликів). Уже на цьому етапі можлива кровотеча, яка за відсутності негайної медичної допомоги часто призводить до летального наслідку.
Небезпечний період варикозу стравоходу – симптоми відсутні (навіть слизова органу поки що лишається незмінною), але контур вен уже стає нечітким, при рентген-діагностиці виявляються потовщення на венах (передвісники вузликів). Уже на цьому етапі можлива кровотеча, яка за відсутності негайної медичної допомоги часто призводить до летального наслідку.
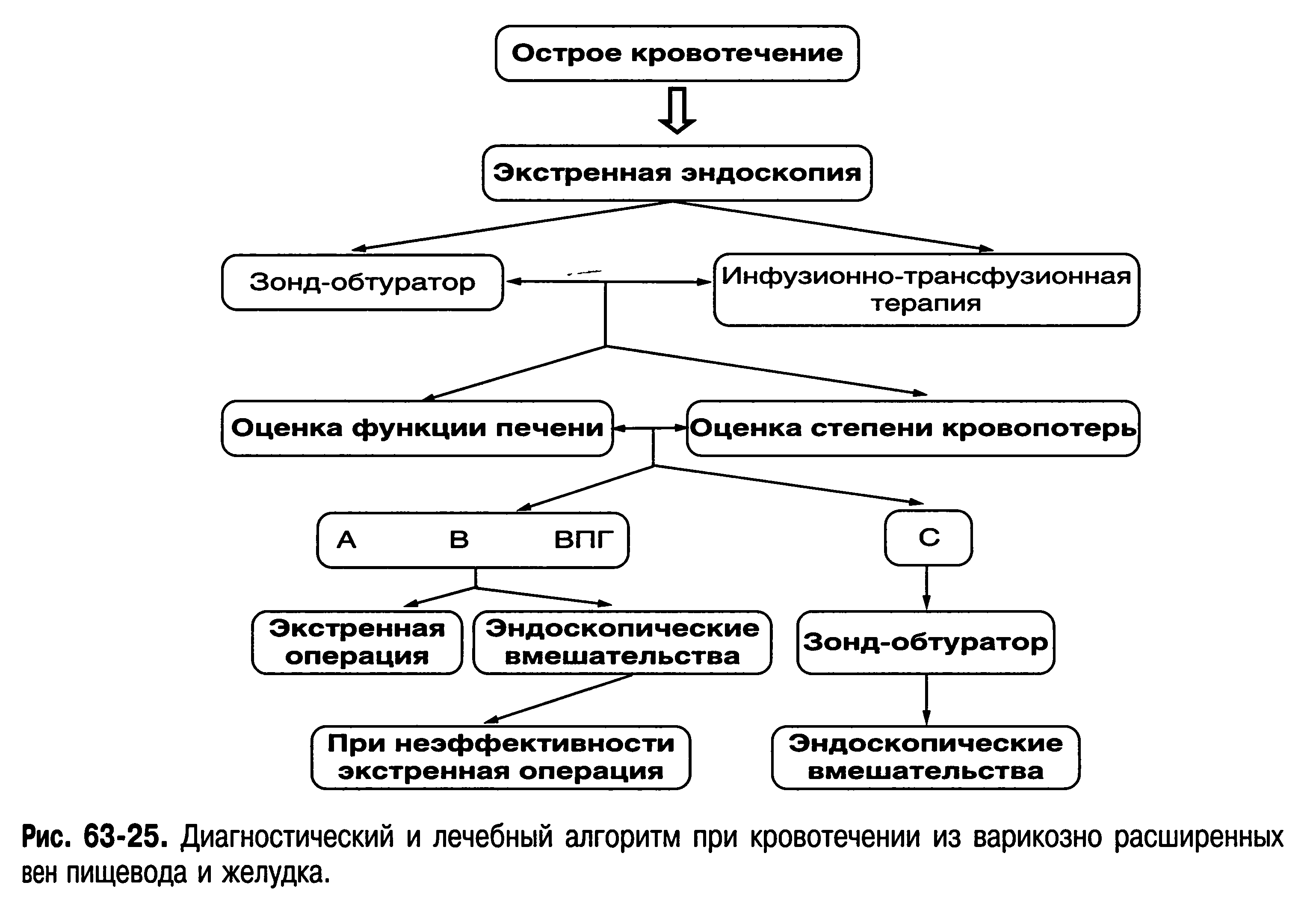 Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки.
Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки. Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
 Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки.
Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки. Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.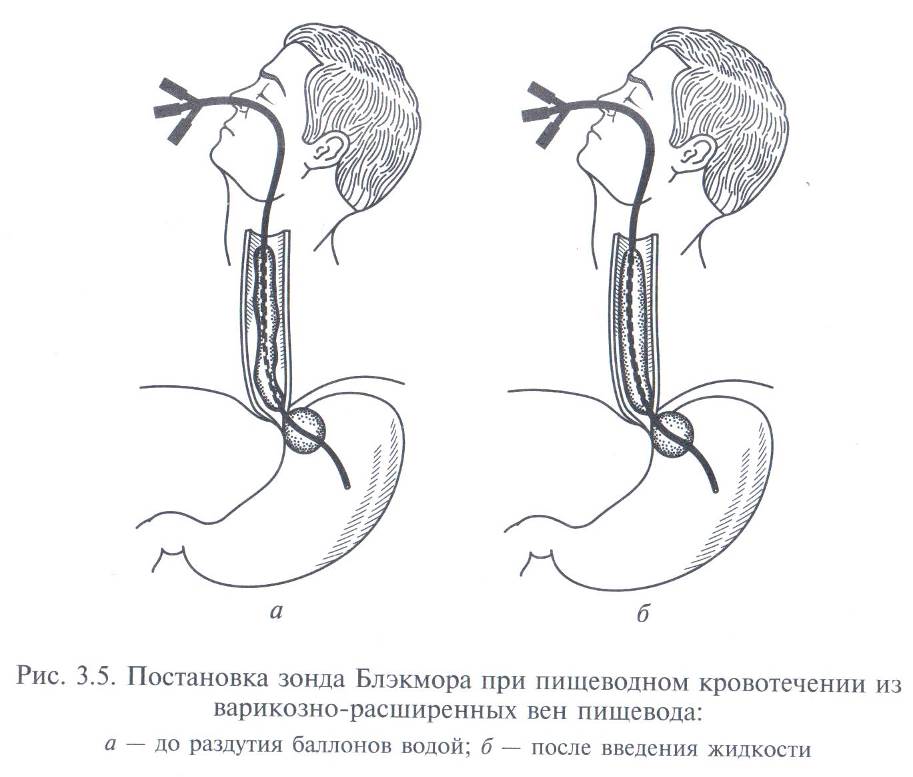
 Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки.
Это можно сделать на любом количестве вен за один сеанс. После того, как кровотечение остановлено, пациентам может быть назначено лекарство, предотвращающее повторное кровотечение. Перевязку варикозно расширенных вен следует повторять каждые 4 недели, пока варикозное расширение вен не прекратится. После этого верхнюю эндоскопию следует повторять каждые 6–12 месяцев, чтобы убедиться, что варикозное расширение вен не появилось повторно.Осложнения, связанные с перевязкой варикозно расширенных вен, включают потерю крови, пункцию пищевода, затрудненное глотание, аномальное сердцебиение, инфекцию, лихорадку и пониженную или поверхностную частоту дыхания. Все эти осложнения редки. Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность.
Катетер вводят через тело в печень, где находятся печеночная и воротная вены. (Печеночная вена переносит кровь от печени обратно к сердцу.) Затем через катетер пропускают проволоку. Он используется, чтобы протыкать печеночную вену к воротной вене. Проволока удаляется, и стент (крошечная проволочная катушка) пропускается через катетер к месту соединения. Стент помещается в новый канал между воротной и печеночной венами. Стент удерживает место соединения открытым, чтобы кровь могла легче течь из воротной вены в печеночную вену и выходить из печени.Это снижает давление в воротной вене, что снижает давление в варикозных узлах, что снижает риск кровотечения. TIPS могут быть очень эффективными для предотвращения кровотечений, но они также могут вызывать серьезные осложнения, особенно у пациентов с запущенным заболеванием печени, включая спутанность сознания и печеночную недостаточность. Если его не лечить или оно продолжается слишком долго, у вас может появиться рвота кровью или веществом, похожим на кофейную гущу, что является чрезвычайной ситуацией.
Если его не лечить или оно продолжается слишком долго, у вас может появиться рвота кровью или веществом, похожим на кофейную гущу, что является чрезвычайной ситуацией. Варикозное расширение вен пищевода встречается очень редко и обычно возникает только у пациентов с тяжелыми заболеваниями печени, такими как цирроз, или другими состояниями, влияющими на приток крови к печени.
Варикозное расширение вен пищевода встречается очень редко и обычно возникает только у пациентов с тяжелыми заболеваниями печени, такими как цирроз, или другими состояниями, влияющими на приток крови к печени. Сделайте прививку от гепатита.
Сделайте прививку от гепатита.