Желтая лихорадка › Болезни › ДокторПитер.ру
Желтая лихорадка – острое вирусное заболевание, передающееся комарами. Впервые оно было описано в 1648 году во время вспышки в Центральной Америке. Английские врачи называли ее желтой горячкой (yellow fever), испанцы – черной рвотой (vomito negro), а английские моряки, переболевшие этой заразой, звали ее «Желтым Джеком».
Признаки
У людей существует два вида заболевания – лихорадка джунглей и городская лихорадка. Для сельского типа (лихорадки джунглей) вспышки и эпидемии не характерны. Это заболевание встречается у молодых людей, работающих на лесозаготовках в джунглях. Источник инфекции в этом случае – обезьяны, опоссумы и другие дикие животные. А вот для городской лихорадки характерны эпидемии. Источником инфекции в этом случае всегда будет больной человек.
Инкубационный период заболевания – 4-6 суток, редко до 10 суток. Для болезни характерно острое начало, температура быстро поднимается до 39-40°С. Повышение температуры сопровождается ознобом, сильной головной болью, болями в мышцах. Появляются тошнота, рвота, бред, бессонница, светобоязнь, слезотечение. Температура может держаться до 10 суток. Кожа лица, плеч, шеи гиперемирована. Также для этой стадии заболевания характерен приток крови к склерам, векам и одутловатое лицо (амарильная маска), слизистая рта и язык ярко-красные. Печень и селезенка увеличены.
Следующая фаза – кратковременная ремиссия (до 1-2 суток). Температура тела снижается, гиперемия спадает. В легких формах на этом болезнь заканчивается и наступает выздоровление.
Но часто за периодом ремиссии опять следует лихорадка. В тяжелых случаях после ремиссии следует стадия венозного стаза. Температура снова поднимается, кожа синюшно-бледная, склеры желтоватые. Если симптоматика усиливается, появляются олигурия или анурия, развивается печеночная и почечная недостаточность, рвота кровью, кровоточивость десен, внутренние кровотечения. В этом случае на 7-9 день болезни может наступить смерть от инфекционно-токсического шока, печеночной или почечной недостаточности.
В этом случае на 7-9 день болезни может наступить смерть от инфекционно-токсического шока, печеночной или почечной недостаточности.
Описание
Возбудитель желтой лихорадки – арбовирус Viscerophilus tropicus из семейства флавивирусов. Он передается комарами вида Aedes aegypti от больного человека или животного к здоровому человеку. У животных лихорадка часто встречается в латентной форме. Вирус быстро гибнет при нагревании до 60 °С, под действием ультрафиолетовых лучей, эфира, хлорсодержащих дезинфицирующих средств. В замороженном виде вирус может сохранять жизнеспособность до 1 года, в высушенном – при температуре 100-110°С – до пяти часов.
Желтая лихорадка распространена на территории 30 стран Африки и 12 стран Южной и Центральной Америки. Ежегодно жертвами этой боелзни становятся около 200 000 человек, до 30 000 из них умирают.
В 1881 году кубинский врач Карлос Х. Финлей выдвинул гипотезу, что заболевание переносят комары рода Aedes aegypti. Через 20 лет У. Рид и Д. Кэррол ее подтвердили. Тогда же, в 1901 году было уничтожено большинство очагов инфекции. А в 1937 году вирусолог Макс Тейлер создал вакцину против желтой лихорадки, за которую в 1951 году получил Нобелевскую премию.
Диагностика
Диагноз ставят на основании симптомов, эпидемиологического анамнеза (пребывание в эндемичных районах) и результатов клинических анализов. Со второй недели заболевания возможно выделить специфические антитела в сыворотке крови.
Лечение
Страдающего желтой лихорадкой госпитализируют, для лечения используют как симптоматические, так и противовирусные средства. Также назначают витамины. При геморрагическом синдроме показано переливание крови. При тяжелых формах заболевания вводят глюкокортикоиды. При почечной недостаточности проводят гемодиализ.
Профилактика
В России очагов желтой лихорадки не существует, все случаи заболевания привозные.
Для профилактики желтой лихорадки необходимы своевременная диагностика и изоляция больных. Перед поездкой в Гамбию, Гвинею, Кению, Мавританию, Нигерию, Сенегал, Судан, Уганду, Чад, Экваториальную Гвинею, Эфиопию, Тринидад и Тобаго, Суринам, Эквадор, Перу, Парагвай, Панаму, Колумбию, Гайану, Венесуэлу, Бразилию, Боливию и Аргентину сделать профилактические прививки от желтой лихорадки необходимо. Сделать их можно в следующих учреждениях:
-
«Поликлинический комплекс» (Москосвский пр, 22, тел. (812) 316-38-77, e-mail:[email protected]) -
ФГУ «Северо-западный окружной медицинский центр Росздрава», (наб. реки Фонтанки, 154, тел. (812) 676-25-07, e-mail: [email protected]). Вакцинация проводится по адресу: ул. Циолковского, 3, тел. (812) 676-25-51 -
ФГОУ ВПО Государственная морская академия имени адмирала С.О.Макарова (В.О., 21-я линия, д. 9 (МСЧ), тел. (812) 321-36-89, e-mail:[email protected]) -
Поликлиника ООО «Медрыбпром» (Кронштадтская ул, 4, тел. (812) 783-11-38, e-mail:[email protected]).
Иммунитет от прививки развивается в течение 7-10 дней и сохраняется 6 лет.
Страны, требующие международное свидетельство о вакцинации против желтой лихорадки для всех путешественников: Ангола, Бенин, Буркина-Фасо, Бурунди, Габон, Гана, Гвинея Бисау, Демократическая Республика Конго, Камерун, Конго, Кот-д`Ивуар, Либерия, Мали, Нигер, Руанда, Центральноафриканская Республика, Французская Гвиана.
Также для защиты от комаров рекомендуются различные репелленты. Ночью рекомендуется пользоваться противомоскитными сетками.
© Доктор Питер
сдать анализ в лаборатории KDLmed
Геморрагические лихорадки – это группа острых инфекционных заболеваний, вызванных представителями четырех видов вирусов: аренавирусами, буньявирусами, флавивирусами и филовирусами. Общим для этих заболеваний является тяжелая интоксикация и характерный тромбогеморрагический синдром.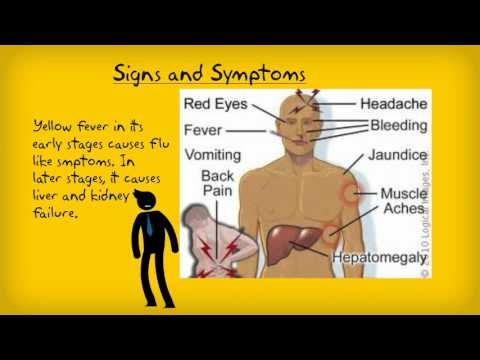
Вирусы, вызывающие геморрагические лихорадки, широко распространены во многих странах мира. Некоторые встречаются и в развитых странах, однако эндемичными районами для большинства видов возбудителей являются Африка, Азия и Южная Америка.
Течение геморрагической лихорадки, в зависимости от возбудителя, может варьироваться от умеренного до крайне тяжелого. Смертность от отдельных вариантов инфекции составляет от 10 до 90 %. Определенные варианты геморрагической лихорадки приводят к тяжелому поражению внутренних органов и нередко к летальному исходу.
Прогноз заболевания зависит от типа вируса, возраста и общего состояния пациента, в частности от активности его иммунной системы.
Синонимы английские
Viral hemorrhagic fevers, hemorrhagicfevers, VHF, VHFs.
Симптомы
Симптомы геморрагических лихорадок различаются в зависимости от типа вируса, вызвавшего заболевание. Общими проявлениями для всех инфекций являются сама сильная лихорадка и повышенная кровоточивость. Симптомы в начальной стадии болезни чаще всего неспецифичны, однако в процессе дальнейшего развития патологического процесса могут появляться признаки поражения определенных органов и систем организма.
Основные симптомы геморрагических лихорадок:
- лихорадка;
- слабость, головокружение;
- мышечные боли;
- гиперемия кожи;
- петехиальная сыпь на коже и слизистых оболочках;
- нарушение сознания;
- покраснение глаз;
- кровь в стуле, рвота с кровью;
- падение артериального давления.
Общая информация о заболевании
Геморрагические лихорадки могут быть вызваны представителями четырех семейств РНК-содержащих вирусов: аренавирусами (Arenaviridae), буньявирусами (Bunyaviridae), филовирусами (Filoviridae) и флавивирусами (Flaviviridae). Аренавирусы вызывают лихорадку Ласса, аргентинскую, бразильскую, венесуэльскую и боливийскую лихорадку, буньявирусы – лихорадку Крым-Конго, лихорадку долины Рифт, геморрагическую лихорадку с почечным синдромом, филовирусы – лихорадку Эбола, флавивирусы – желтую лихорадку, лихорадку Денге и др.
«Резервуарами» вирусов служат некоторые животные и насекомые, чаще всего мелкие грызуны, летучие мыши, москиты, клещи. Как правило, определенные типы геморрагических лихорадок встречаются в основном на территории обитания тех животных, которые являются источником конкретного возбудителя. Например, источник вируса лихорадки долины Рифт, которая распространена на территории Африки, – это москиты. Геморрагическая лихорадка Крым-Конго встречается в Европе, Азии, Африке, ее распространяют клещи. Источник некоторых заболеваний, например лихорадки Эбола, остается неизвестен, предполагают, что им могут быть летучие мыши. Некоторые типы вирусов передаются через кровь или семенную жидкость зараженного животного или человека, через нестерильные иглы. Определенными возбудителями геморрагических лихорадок можно инфицироваться при вдыхании микрочастиц фекалий и мочи животных-переносчиков.
Все представители вирусов, вызывающих геморрагические лихорадки, объединены общим патогенезом. Они склонны поражать эндотелий сосудов, что объясняет развитие геморрагического синдрома при большинстве геморрагических лихорадок. После проникновения вируса в кровь через укусы насекомых, расчесы, ссадины, инъекции, слизистую дыхательных путей сначала формируется локальная реакция на инфекцию, вслед за которой быстро развивается вирусемия и генерализованное поражение системы микроциркуляции (вирус поражает также клетки сосудистой стенки). При проникновении возбудителя в кровь он прилипает к мембране клетки, проникает внутрь нее, активно размножается и распространяется по другим тканям организма. Это сопровождается выделением биологически активных веществ, которые нарушают проницаемость сосудов, реологические свойства крови. Проявлением этого процесса является сыпь, гиперемия кожи, покраснение сосудов склер, могут возникать внутренние кровотечения, сопровождаемые резким падением артериального давления, шоком. Ряд вирусов вызывает поражение костного мозга, в частности мегакариоцитов. Ослабление иммунной системы организма, слабый или запоздалый ответ защитных механизмов может приводить к стремительному развитию патологического процесса, сопровождаемому массивными кровотечениями, полиорганным поражением.
Кто в группе риска?
- Работающие с инфицированными людьми или животными, в частности медицинские работники, биологи, дератизаторы, работники скотоводческих ферм.
- Проживающие в эндемичных районах.
- Употребляющие внутривенные наркотики.
- Те, кто пренебрегает барьерными способами контрацепции.
Диагностика
Диагностика основана на анамнезе, осмотре, результатах лабораторных и инструментальных исследований. При опросе пациента обращается внимание на возможный контакт с возбудителем – путешествие в эндемичные по заболеванию регионы, контакт с животными-переносчиками или инфицированными людьми. Инкубационный период большинства геморрагических лихорадок составляет 10-21 день, поэтому болезнь может развиться уже после возвращения из путешествия в опасный район. При подозрении на наличие геморрагической лихорадки необходимо в условиях стационара в кратчайшие сроки провести ряд исследований, позволяющих дифференцировать болезнь от других заболеваний и установить тип возбудителя:
Желтая лихорадка Текст научной статьи по специальности «Ветеринарные науки»
НАУЧНЫЕОБЗОРЫ
Желтая лихорадка
П.А. Грабарев, Е. П. Лукин
ФГБУ «48 Центральный научно-исследовательский институт» Минобороны России, Сергиев Посад-6, Московская область
Желтая лихорадка — облигатная трансмиссивная природно-очаговая инфекция. Болезнь, распространяемая кровососущими комарами, характеризуется геморрагическим синдромом, поражением почек и печени. Хотя крупномасштабные эпидемии остались в прошлом, территории 46 государств экваториальной Африки и Южной Америки по-прежнему остаются эндемичными. Летальность среди заболевших находится в пределах 1-5%, а среди госпитализированных — 40-50%.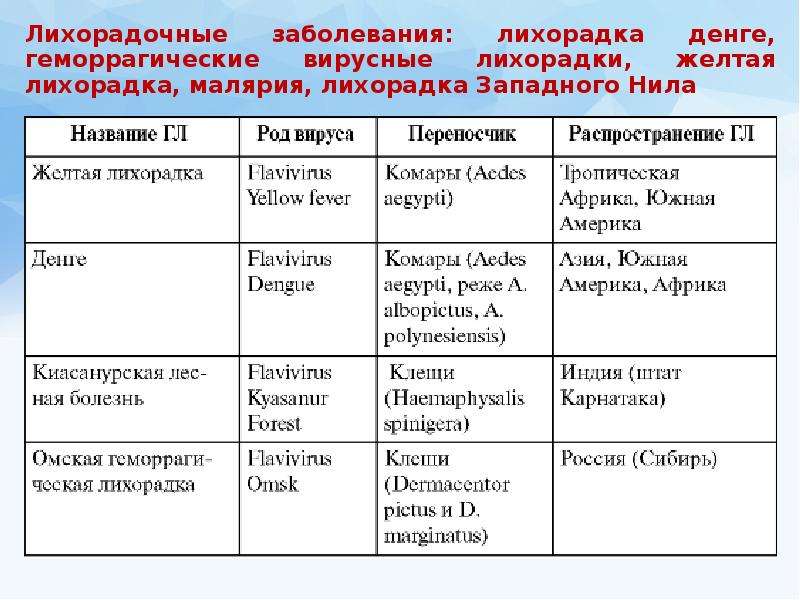
При лечении больных в основном используют патогенетическую терапию. Прочный многолетний иммунитет создает живая вакцина на основе штамма 17Д. Профилактика инфекции основана на госпитализации больных, исключающей нападение на них кровососущих комаров. Эффективными являются истребительные мероприятия против личиночных и имагинальных фаз развития переносчиков.
Yellow fever
P.A. Grabarev, E.P. Lukin
Ключевые слова:
желтая лихорадка,
кровососущие комары,
трансмиссивные
инфекции,
эпидемиология,
профилактика
48 Central Scientific Research Institute, Sergiev Posad-6, Moscow Region
Yellow fever is obligate transmissible natural focal infection. The disease is spread by mosquitoes, it is characterized by a hemorrhagic syndrome, renal and liver injuries. Although large-scale epidemics is in the past, the territory of 46 states of equatorial Africa and South America is endemic. Mortality among the hospitalized is up to 40-50%. But taking into account all forms of the disease, it is in the range of 1-5%.
Mainly pathogenetic therapy is used to treat patients. Durable long immunity is created by a live vaccine based on the strain 17D. Prevention of infection is based on hospitalization, which excludes attacks of bloodsucking mosquitoes. Destructive measures are effective against larval and imaginal phases of carries.
Keywords:
yellow fever, mosquitoes, transmissible infection, epidemiology, prevention
Желтая лихорадка — облигатное трансмиссивное заболевание, возбудитель которого передается человеку кровососущими комарами. Болезнь характеризуется лихорадкой, тяжелой интоксикацией, геморрагическим синдромом, поражением почек и печени. Код по МКБ-10 А95.
ЭТИОЛОГИЯ
Возбудитель инфекции относится к семейству Flaviviridae, рода Flavivirus. Имеет антигенное родство с вирусами японского энцефалита, лихорадки денге. Циркулирующие в природных очагах Америки и Африки штаммы вируса желтой лихорадки значительно отличаются по антигенной характеристике. Вероятно, это следствие особенностей экологии вируса [1, 2].
Желтая лихорадка относится к карантинным болезням, на которые распространяются медико-санитарные правила, обязывающие уведомлять ВОЗ о появлении больных и территорий с признаками возможного возникновения заболевания, независимо от географиче-
ского положения страны и эндемичности территории по этой инфекции [3, 4].
Для экспериментальных исследований вирус выращивают в культурах клеток различного происхождения, в куриных эмбрионах, мозге белых мышей. К вирусу чувствительны обезьяны, морские свинки, белые мыши. Невосприимчивы крысы и кролики. Высока восприимчивость новорожденных белых мышей при всех способах заражения. Взрослые белые мыши чувствительны только при ин-трацеребральном заражении. После длительных пассажей на мышах вирус теряет пантропные свойства и сохраняет нейротропность.
ЭКОЛОГИЯ ВОЗБУДИТЕЛЯ. ПРИРОДНЫЕ ОЧАГИ, ПЕРЕНОСЧИКИ И ИХ ХАРАКТЕРИСТИКА
В природных очагах желтой лихорадки, в зоне тропических и субтропических лесов вирус циркулирует между обезьянами и комарами. На Африканском континенте его доминирующими трансмиссантами являют-
На Африканском континенте его доминирующими трансмиссантами являют-
ся Aedes africanus, A. luteocephalus, A. furcifer, A. taylori, а на Северо-Американском — Haemagogus variegatum [5].
На основании анализа эпидемий желтой лихорадки в ее историческом аспекте специалисты полагают, что родиной этой инфекции является Африка, на Американский континент возбудитель был занесен в период работорговли больными людьми или зараженными комарами. В настоящее время ее природные очаги существуют в тропических лесах Западной, Центральной и Восточной Африки, а также Южной Америки, где ее основные очаги находятся в лесах бассейнов рек Амазонка, Ориноко и Магдалена, расположенных преимущественно в штатах Бразилии. В этой стране городская форма болезни не регистрируется с 1943 г. [7]. Основная часть заболевших зарегистрирована в высокогорных районах Анд и их предгорьях во время вспышки 2004 г. (101 человек) [8], т.е. там, где обитают несколько видов обезьян — носителей вируса и комары-переносчики, участвующие в его трансмиссии. У обезьян — основных участников циркуляции вируса в очагах инфекции — вирус циркулирует в крови до 6 сут в концентрациях, достаточных для заражения питающихся на них комаров. Существование очага при этом поддерживается в верхнем ярусе тропических лесов, где сформировались необходимые условия для неограниченно долгого поддержания биоценоза.
Но это состояние нарушается при вырубке лесов, а также при вертикальном перемещении обезьян в нижние ярусы леса и (нередко в Восточной Африке) при их набегах на плантации сельскохозяйственных культур, где в циркуляцию вируса включаются другие виды комаров, в том числе и Aedes simpsoni, обитающие в нижнем ярусе тропических лесов, вызывая тем самым у обезьян заболевание желтой лихорадкой. Также объектом их нападения могут быть и люди. Далее в циркуляцию вируса включаются отличающиеся высокой агрессивностью антропо-фильные комары Aedes aegypti, для которых источником инфекции является больной человек. Следовательно, наряду с желтой лихорадкой джунглей (эндемической и зоонозной), существует желтая лихорадка населенных пунктов (антропонозная или городская) [9].
Следовательно, наряду с желтой лихорадкой джунглей (эндемической и зоонозной), существует желтая лихорадка населенных пунктов (антропонозная или городская) [9].
В населенных пунктах существенное влияние на распространение возбудителя желтой лихорадки оказывает способность комаров обитать вблизи жилища человека и использовать для размножения различные естественные водоемы, а также любые емкости, в которых содержится вода, вплоть до брошенных банок из-под консервов, пива, автопокрышек и другой бытовой тары [10-12].
АРЕАЛ РАСПРОСТРАНЕНИЯ БОЛЕЗНИ
Ареал распространения природных очагов желтой лихорадки в Африке находится между 12° северной широты и 30° южной в Южной Америке. За пределами этих широт болезнь распространялась в США до Балтимора, Филадельфии, Нью-Йорка, а в Европе — в Испанию, Францию, Грецию. Известно, например, что в Испании в начале XIX в. заболели 270 тыс. человек, из них погибли 70 тыс.
Во время эпидемии в Эфиопии в 1959-1962 гг. заболели свыше 300 тыс., из которых более 50 тыс. погибли [5].
Особенно тяжелые инфекции возникали за пределами существующих природных очагов инфекции, где у местного населения отсутствовал специфический иммунитет [6].
МЕХАНИЗМ ЗАРАЖЕНИЯ ЧЕЛОВЕКА
Комары относятся к активно нападающим кровососам. Для них характерны подвижность, кровососание через определенные промежутки времени, быстрота насыщения. Но они не в состоянии насасывать много крови, поскольку самке необходимо сохранить способность к полету после кровососания. Их жизнь подчинена гонотрофической гармонии, при которой развитие яиц находится в строгом соответствии с питанием. Причем переваривание принятой при питании крови происходит параллельно с развитием яиц в яичнике. И с увеличением числа гонотрофических циклов возрастает эпидемиологическое значение самок комаров, поскольку при каждом последующем нападении на объект кровососания увеличивается возможность как воспринять, так и передать тот или иной возбудитель инфекции [13]. Комары заражаются желтой лихорадкой при кровососании на инфицированном человеке в конце инкубационного периода или в первые 3 дня болезни. Насосавшись крови больного и отложив яйца, они приобретают способность передать вирус при нападении на другого человека по прошествии так называемого внешнего инкубационного периода. Последний зависит от температурных условий среды, в которой обитают комары, и находится в пределах от 7 (при 30° С) до 30 дней (при 18°С). В течение этого времени вирус размножается в эпителиальных клетках средней кишки насекомого, попадает в полость его тела (гемоцель) и током гемолимфы распространяется по всему организму, проникая во все органы и ткани, в том числе в слюнные железы. Передача вируса происходит вследствие впрыскивания слюны самкой комара при очередном кровососании.
И с увеличением числа гонотрофических циклов возрастает эпидемиологическое значение самок комаров, поскольку при каждом последующем нападении на объект кровососания увеличивается возможность как воспринять, так и передать тот или иной возбудитель инфекции [13]. Комары заражаются желтой лихорадкой при кровососании на инфицированном человеке в конце инкубационного периода или в первые 3 дня болезни. Насосавшись крови больного и отложив яйца, они приобретают способность передать вирус при нападении на другого человека по прошествии так называемого внешнего инкубационного периода. Последний зависит от температурных условий среды, в которой обитают комары, и находится в пределах от 7 (при 30° С) до 30 дней (при 18°С). В течение этого времени вирус размножается в эпителиальных клетках средней кишки насекомого, попадает в полость его тела (гемоцель) и током гемолимфы распространяется по всему организму, проникая во все органы и ткани, в том числе в слюнные железы. Передача вируса происходит вследствие впрыскивания слюны самкой комара при очередном кровососании.
При этом следует иметь в виду, что комар может заразить человека уже во время прокалывания кожи, т.е. в период пенетрации, поскольку в это время он впрыскивает слюну.
В противоположность теплокровным, у которых при инфицировании возникают иммунные реакции, у переносчиков, участвующих в распространении возбудителей трансмиссивных инфекций, эффективных систем, обеспечивающих инактивацию ряда патогенных для человека вирусов и риккетсий, не существует. У комаров, содержащих вирус желтой лихорадки, не сокращается продолжительность жизни, не изменяется активность нападения на человека и животных и не уменьшается количество откладываемых яиц. Будучи зараженными, они сохраняют возбудитель в течение всей жизни.
ЭПИДЕМИОЛОГИЯ БОЛЕЗНИ
Как и при других трансмиссивных инфекциях, при желтой лихорадке отмечаются существенные колебания ко-
Таблица 1. Хронология изучения и предупреждения желтой лихорадки [6, 12, 18, 19]
Хронология изучения и предупреждения желтой лихорадки [6, 12, 18, 19]
Период, годы Степень изученности Достигнутый результат
ХУ!!-Х!Х век Суеверные представления, название болезни «Желтый Джек» Выделение болезни в самостоятельную нозологическую единицу; занос возбудителя в тропическую и субтропическую Америку из стран Европы. Периодически возникали обширные (десятки тысяч больных) эпидемии
1898-1927 Формирование научных взглядов, установление причастности Снижение частоты и масштабов эпидемий комаров как переносчика инфекции (К. Финлей), выделение до десятков и менее заболевших на эндемичной двух форм («городской» и «джунглевой») болезни, возбудителя территории. Введение карантина и международных и определение его природы. Разработка неспецифической правил по предупреждению и ограничению болезни защиты (создание противокомариных средств, обработка мест размножения комаров)
1931-1986 Разработка вакцин «Дакар» и 17Д, совершенствование технологии их производства, введение массовой (Африка, с 1940 г.), а затем и обязательной вакцинации населения в эндемичных странах Латинской Америки Дальнейшее снижение заболеваемости в эндемичных странах Африки. Полное искоренение городской желтой лихорадки в странах Латинской Америки
1987-1999 Организация группы экспертов в штаб-квартире ВОЗ Полное предупреждение городской лихорадки в Женеве, запасов вакцины 17Д для экстренной поставки в Америке, снижение заболеваемости в Африке по запросу стран в связи со вспышкой лихорадки, от 39 эндемичных стран до 14-16 определение референс-центров по желтой лихорадке и стран -поставщиков вакцины
2000-2013 Усовершенствование стратегии и тактики борьбы с желтой лихорадкой и методов ее диагностики. Введение «холодовой цепи» и создание запаса вакцины при штаб-квартире ВОЗ в Женеве Рекомендация ВОЗ о введении обязательной вакцинации в практику расширенной иммунизации. Снижение заболеваемости в Африке, предупреждение ее выноса на неэндемичные территории, возникновение «молчаливых» по лихорадке стран на 30-40 лет
Введение «холодовой цепи» и создание запаса вакцины при штаб-квартире ВОЗ в Женеве Рекомендация ВОЗ о введении обязательной вакцинации в практику расширенной иммунизации. Снижение заболеваемости в Африке, предупреждение ее выноса на неэндемичные территории, возникновение «молчаливых» по лихорадке стран на 30-40 лет
2001-2013 Разработка и применение ИФА и ПЦР для диагностики Быстрая достоверная диагностика, снижение заболевания, ограничение количества стран -производителей количества заболевших от 2-10 до ~1000 в один вакцины с 10 до 6 эпидемический сезон
Примечание. ИФА — иммуноферментный анализ, ПЦР — полимеразная цепная реакция.
личества заболевших по годам. Циклические подъемы заболеваний связаны с активизацией природных очагов и прежде всего с увеличением численности переносчиков, что чаще наблюдается после сезона дождей.
Во второй половине XX в. количество заболевших, несомненно, сократилось (табл. 1). Остались в прошлом крупномасштабные эпидемии, уносившие жизни многих тысяч людей, хотя по-прежнему остаются эндемичными территории 46 государств экваториальной Африки и Южной Америки, в которых расположены природные очаги инфекции [7, 14-17].
В период с 1998 г. по ноябрь 2013 г. в 15 эндемичных по желтой лихорадке странах Африки (Буркина-Фасо, Гана, Гвинея, Дофур, Камерун, Кот-д’Ивуар, Конго, Либерия, Мали, Нигерия, Сенегал, Сьерра-Леоне, Судан, Уганда, Центрально-Африканская Республика) суммарно зарегистрирован 3251 случай заболевания. Из них смертельных 692, летальность 21,3%. В странах Латинской Америки (Боливия, Бразилия, Венесуэла, Колумбия, Парагвай, Перу, Эквадор, Французская Гвиана) в 1998-2008 гг. инфекция поразила 871 пациента, умерли 302, летальность 34,3%. В Уганде с 1971 по 2010 г. случаи заболевания отсутствовали [19].
На основании приведенных данных ряд стран Африки и Америки следует считать неблагополучными по желтой лихорадке. Однако при надлежащем надзоре за природными очагами, своевременном выявлении возникающих заболеваний и принятии мер можно предупредить вспышки желтой лихорадки среди непривитых людей.
Основу этих мер должны составлять изоляция больных, исключающая доступ к ним кровососущих комаров, а также использование современных средств и методов борьбы с переносчиками [3, 20].
ПАТОГЕНЕЗ
С места введения комаром в организм человека с кровью и отчасти по лимфогенным путям вирус достигает клеток-мишеней, главным образом эндотелиоцитов, где он размножается в первый период инкубации, и затем продолжает диссеминировать по всему организму. Виру-семия продолжается в течение 3-4 дней. Распространяясь гематогенным путем, вирус поражает печень, почки, селезенку, костный мозг, кровеносные сосуды. При тяжелых формах болезни в этих органах наступают дегенеративные изменения, которые приводят к летальному исходу [21].
На вскрытии умерших выявляются выраженная желтуха, геморрагии, патологические изменения в печени, почках, мышце сердца. Печень и почки увеличены в размерах, на разрезе отчетливы признаки жирового перерождения. Корковый и мозговой слой почек нечетко разделены друг от друга. В различных органах повсеместно — точечные кровоизлияния.
На отдельных участках клетки печени вследствие жирового перерождения некротизируются. Несмотря на обширные изменения общая структура печени в основе своей нередко сохраняется. В случае выздоровления
отмечаются регенеративные процессы и восстановление функции печени без склонности к развитию цирроза.
Поражение почек — основная причина летального исхода при желтой лихорадке. В них отмечается мутное набухание и жировое перерождение почечных канальцев вплоть до некроза. В просвете канальцев — скопление гемоглобина, коллоидных масс.
КЛИНИЧЕСКОЕ ТЕЧЕНИЕ ИНФЕКЦИИ, ОСЛОЖНЕНИЯ, ЛЕТАЛЬНОСТЬ
Клиническая картина желтой лихорадки может быть весьма разнообразной. Ее проявления возникают после 3-6 дней инкубационного периода.
Различают следующие разновидности болезни:
■ бессимптомная форма болезни;
■ очень легкая, с короткой, в несколько часов, лихорадкой;
■ легкая, с 2-3-дневной лихорадкой, головной болью, тошнотой, незначительной альбуминурией и небольшим повышением температуры тела;
■ средняя, продолжительностью около 1 нед, с выраженной головной болью и болью в пояснице, тошнотой, рвотой, обычно с двухволновым течением, кровавой («черной») рвотой, маточным кровотечением;
■ злокачественная, когда выражены все клинические симптомы, со смертельным исходом между 6-8-ми сутками.
Из представленного в литературе описания клинического разнообразия этой инфекции наиболее важны ее тяжелые проявления [5, 19, 21, 22].
Заболевание начинается остро, с быстрым подъемом температуры тела, головной болью, болями в мышцах спины и конечностей, появляются тошнота, рвота. Характерно, что головная боль обычно бывает в области лба и глазных впадин. Температура тела держится на высоком уровне 8-10 дней. Затем быстро снижается до нормальных значений и спустя 24-48 ч вновь возрастает, но до менее высоких значений.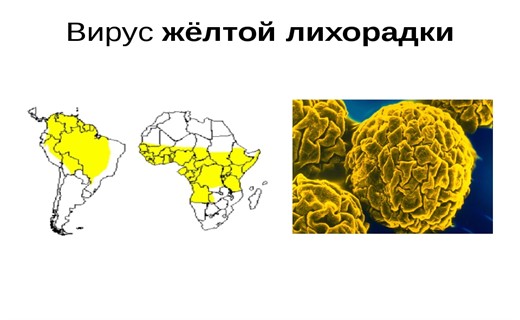 Появляется отдуловатость лица с последующей гиперемией и сплошным отеком. Глаза тревожные, склеры инъецированы, выражена светобоязнь, слезотечение.
Появляется отдуловатость лица с последующей гиперемией и сплошным отеком. Глаза тревожные, склеры инъецированы, выражена светобоязнь, слезотечение.
Слизистая рта ярко-красная, отечная. Возникает тошнота, рвота вначале остатком пищи, затем желчью. У больного наступает прострация, бессонница, депрессия. Нередко носовое кровотечение. Кожа горячая, сухая. Пульс учащен, хорошего наполнения. Тоны сердца приглушены. В моче появляется белок. В крови — нейтропения, лимфо-пения. Снижается артериальное давление. В очень тяжелых случаях на 2-3-й день болезни появляется кровавая («черная») рвота, и больной может погибнуть.
В стадии ремиссии снижается температура тела, самочувствие больного улучшается, нет мучительной жажды. Но спустя 24-48 ч температура тела быстро возрастает, состояние резко ухудшается и болезнь переходит в третью, наиболее тяжелую, стадию, сопровождающуюся венозными стазами. Десны набухают и кровоточат. Усилива-
ется тошнота, рвота, рвотные массы приобретают черный цвет. На коже тела — мелкоточечная геморрагическая сыпь. Усиливается кровотечение из носа, матки, мочевого пузыря, кишечника. С 4-5-го дня появляется желтуха. Поражается миокард, давление снижается. Увеличиваются печень и селезенка. Появляются признаки тяжелого поражения почек. Количество мочи уменьшается вплоть до анурии.
Сознание спутанное, бред, иногда он приобретает буйный характер, усиливается кровотечение из различных органов, резко снижается давление, коллапс, смерть.
При доброкачественном течении заболевания начиная с 8-9-х суток проявление всех симптомов уменьшается, постепенно прекращается рвота, кровотечение, повышается артериальное давление, увеличивается диурез, нормализуется температура тела.
При злокачественной форме резко выражены все характерные симптомы, и до появления желтухи вслед за коллапсом на 6-8-е сутки, а иногда и на 3-4-е сутки, наступает смерть.
Летальность среди госпитализированных достигает 40-50%, при эпидемиях — до 80%. Но с учетом всех форм болезни она находится в пределах 1-5% [5].
Несмотря на очень тяжелые клинические проявления осложнения при желтой лихорадке возникают нечасто. Могут быть миокардиты, пневмонии, паротиты.
ЛЕЧЕНИЕ
Этиотропных препаратов не существует, используют в основном патогенетическую терапию. Назначают средства общеукрепляющие, симптоматические, улучшающие трофику и функцию почек, печени, сердца.
ДИАГНОСТИКА
Диагностика болезни основывается на тщательном анализе клинической симптоматики, а с учетом данных эпидемиологического обследования последовательно рассматривается возможность возникновения любой из геморрагических лихорадок.
Клинический диагноз должен быть подтвержден результатами лабораторных исследований. С этой целью не позднее 3-4-го дня с начала заболевания кровь больного вводят интрацеребрально новорожденным белым мышам (можно молодым мышам). Для этой цели используют также постоянные культуры клеток теплокровных либо кровососущих комаров.
Затем вирус, выращенный в мозгу мышей и культурах клеток, идентифицируют с помощью полимеразной цепной реакции (ПЦР), реакции связывания комплемента (РСК), иммуноферментного анализа (ИФА), реакции нейтрализации (РН).
Для серодиагностики наличие специфических антител определяют с помощью любой из приведенных выше реакций. Следует иметь в виду, что антигемагглютини-ны появляются в конце 1-й недели, что представляет важную диагностическую ценность. Серодиагностика
базируется на определении антител IgM класса и проведении ПЦР.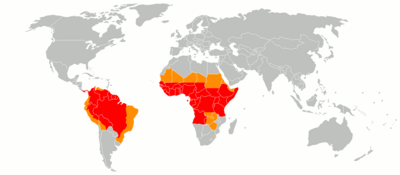
ПРОФИЛАКТИКА
Профилактические и противоэпидемические мероприятия должны быть направлены на исключение условий, при которых больной может служить источником заражения комаров, а также на проведение всего комплекса мероприятий по истреблению переносчиков с использованием современных средств и методов. Больного следует изолировать на протяжении первых 4 дней, так как позже этого срока он уже не является источником заражения комаров.
Поскольку развитие комаров приурочено к различным водоемам, меры борьбы с ними основаны прежде всего на ограничении или исключении их выплода. Эти мероприятия включают санитарный надзор за существующими водоемами, осушение заболоченных территорий, засыпку луж, контроль за разного рода бытовыми емкостями, в которых возможно развитие комаров. Особого внимания требуют оросительные системы и рисовые поля. Водоемы с сорной растительностью с целью снижения численности личинок, целесообразно заселять растительноядными рыбами. В подвальных помещениях жилых и производственных зданий, где может происходить выплод комаров, следует не допускать подтопления, проводить их осушку и очистку [13].
Эффективными являются истребительные мероприятия, проводимые против личиночных и имагинальных фаз развития комаров инсектицидными препаратами. В качестве ларвицидов используют бактокулицид, бак-толарвицид, изготовленные на основе энтомопатогенной бактерии Bacillus thuringiensis, серотип Н-14, и серолар-вицид — на основе Bacillussphaericus. В случае отсутствия биопрепаратов для обработки водоемов, не имеющих хозяйственного значения, может быть использован керосин из расчета 20-30 мл на 1 м3. Хороший эффект достигается при использовании препаратов из группы фосфорорга-нических соединений: карбофос, дифос, сульфидофос. А в подвальных помещениях, кроме этого, могут быть применены пиретроиды (перметрин, дельтаметрин, циперме-трин и др. ) [20].
) [20].
Основным методом борьбы с взрослыми комарами является обработка предварительно определенных мест их дневок стойкими инсектицидами из групп фос-форорганических соединений и пиретроидов. Нормы их расхода определяются прилагаемыми к каждому препарату инструкциями. Тщательной обработке подлежат также жилые помещения и особенно помещения для животных [20].
Весьма эффективным средством профилактики желтой лихорадки является использование живой вакцины
из штамма 17Д, создающей прочный многолетний иммунитет. У вакцинированных возникают в высоких титрах вируснейтрализующие антитела и антигемагглютинины. Специфические антитела в крови привитых могут быть обнаружены даже спустя 20 лет. Характерно также длительное сохранение 1дМ, достигающих высоких титров к 14-17-му дню и определяемых затем до 3 мес.
Из приведенных в настоящей статье материалов следует, что опасность распространения желтой лихорадки из эндемичных районов реальна. Свидетельством этому являются периодически возникающие вспышки болезни в эндемичных регионах Африки и Латинской Америки. Они являются следствием существования в этих странах постоянных природных очагов этой инфекции, в которых возбудитель циркулирует по цепочке: обезьяны — комары — обезьяны. И к настоящему времени не существует радикальных мер, с помощью которых можно было бы ликвидировать природные очаги желтой лихорадки с устоявшимся механизмом передачи вируса.
В определенной степени распространению инфекции может способствовать миграция, зачастую неконтролируемая, инфицированных людей, а также завоз зараженных комаров современным транспортом, прежде всего авиационным.
Не исключен также завоз этой инфекции в Россию нашими соотечественниками, посещающими с профессиональными и туристическими целями страны, в которых находятся ее природные очаги [23].
На этом основании предусмотрена дезинсекция самолетов, прибывающих из эндемичных по желтой лихорадке стран, перметрином из расчета 0,5 г на 1 м3 действующего вещества [24]. Предусмотрена также обязательная вакцинация наших соотечественников, которые направляются в неблагополучные по этой инфекции различные страны. В Москве на базе городской поликлиники №13 организован Центральный прививочный пункт, в котором производится вакцинация против карантинных инфекций [25].
В нашей стране вакцина против желтой лихорадки производится в Институте полиомиелита и вирусных энцефалитов РАМН. Она также выпускается в США, Франции, Германии, Великобритании и Бразилии. ВОЗ для экстренных случаев имеет переходящий запас более 2 млн доз препарата.
В заключение следует указать, что в результате организации мероприятий под эгидой ВОЗ, внедрения в противоэпидемическую практику новой стратегии вакцинопро-филактики, сочетающей плановую иммунизацию в рамках национальных календарей прививок стран, эндемичных по желтой лихорадке, и «кольцевую» вакцинацию в возникающих очагах, а также применения экспрессных и высокоспецифичных методов диагностики, в начале XXI в. стало возможным предотвращение эпидемий и крупных вспышек желтой лихорадки.
СВЕДЕНИЯ ОБ АВТОРАХ
Грабарев Павел Алексеевич — доктор биологических наук, профессор, главный научный сотрудник ФГБУ «48 Центральный научно-исследовательский институт» Минобороны России, Сергиев Посад-6, Московская область E-mail: [email protected]
Лукин Евгений Павлович — доктор медицинских наук, профессор, ведущий научный сотрудник отдела специальной техники безопасности и контроля качества биопрепаратов ФГБУ «48 Центральный научно-исследовательский институт» Минобороны России, Сергиев Посад-6, Московская область E-mail: 48cnii@mil. ru
ru
ЛИТЕРАТУРА_
1. Vasconcelos P.F. J., Bryant J.E. et al. Genetic divergence and dispersal of Yellow fever virus. Brasil // Emerg. Infect. Dis. 2004. Vol. 10, N 9. P. 1578-1584.
2. Yellow fever, 1998-1999 // Wkly Epidemiol. Rec. 2000. Vol. 75, N 40. P. 322-328.
3. Лященко Н.И., Лукин Е.П. Современные особенности эпидемиологии и профилактики желтой лихорадки // Воен.-мед. журн. 2010. №6. С. 32-36.
4. Международные медико-санитарные правила. Пересмотр 58-й сессии ВОЗ, 22 мая 2005 г. Женева, 2005. 61 с.
5. Руководство по вирусологии. Вирусы и вирусные инфекции человека и животных / под ред. Д.К. Львова. М.: МИА, 2013. С. 731-733.
6. Vainio J., Cutts F. Yellow Fever. Geneva: WHO., 1998, 86 p.
7. Желтая лихорадка в Гвинее. WHO. URL: http://www. who.int/csr/don/2010_01_12/ru/
8. Yellow fever situation in Africa and South America in 2004 // Wkly Epidemiol. Rec. 2005. Vol. 29, N 80. P. 249-256.
9. Эндрюс К. Естественная история вирусов. М.: Мир, 1969. 312 с.
10. Бумбали С., Камара А.М.-Б., Трофимов Н.М. и др. Распространение и некоторые другие эпидемиологические особенности желтой лихорадки в Африке. РЭТ-инфо, 2006. С. 37-41.
11. Onyango C.O. et al. Yellow fever Outbreak, Southern Sudan, 2003 // Emerg. Infect. Dis. 2004. Vol. 10, N 9. P. 1668-1670.
12. Present status of Yellow fever: Memorandum from a PAHO Meeting // Bull. World Health Org. 1986. Vol. 64, N 4. P. 511-524.
13. Тарасов В.В. Эпидемиология трансмиссивных болезней. М.: Изд-во МГУ, 2002. 336 с.
REFERENCES_
1. Vasconcelos P.F. J., Bryant J.E. et al. Genetic divergence and dispersal of Yellow fever virus. Brasil. Emerg Infect Dis. 2004; Vol. 10 (9): 1578-84.
2. Yellow fever, 1998-1999. Wkly Epidemiol Rec. 2000; Vol. 75 (40): 322-8.
3. Lyashenko N.I., Lukin E.P. Modern features of epidemiology and prevention of yellow fever. Voenno-meditsinskiy zhur-nal [Military Medical Journal]. 2010; 6: 32-6. (in Russian)
4. International medical and sanitary rules. Review of the 58th session of the WHO on 22 May 2005. Geneva, 2005: 61 P. (in Russian)
14. Желтая лихорадка в Камеруне. WHO. URL: http:// www.who.int/csr/don/2010_02_24/ru/
15. Желтая лихорадка в Кот-Д’Ивуаре. WHO. URL: http://www.who.int/csr/don/2010_01_08a/ru/
16. WHO releases reporting on Darfur yellow fever outbreak // Vaccine News Daily. Jan. 17. 2013.
17. Yellow fever in Cameroon. WHO. URL: http://www. who.int/csr/don/2013_10_08/ru/
18. Yellow fever: 100 years of Discovery / Comment. by J.E. Staples, T.P. Monath // JAMA. 2008. Vol. 300, N 8. P. 960-962.
19. Yellow fever Outbreak. The Uganda Experience // ARCI meeting. Dar es Salaam, Tanzania, Dec. 2012
20. Дремова В.П., Путинцева Л.С., Ходаков П.Е. Медицинская дезинсекция. Основные принципы, средства и методы. Екатеринбург, 1999. 288 с.
21. Тропические болезни. 5-е изд. перераб. и доп. / под ред. Е.П. Шуваловой. СПб.: Элби, 2004. 704 с.
22. Barnett E.D. Yellow fever: epidemiology and prevention // Clin. Infect. Dis. 2007. Vol. 44. P. 850-856.
23. Андаев Е.И., Титенко А.М., Мельникова О.В. Санитарная охрана территории от завоза и распространения особо опасных вирусных инфекций. Сообщение 4. Желтая лихорадка // Проблемы ООИ. 2007. №2 (94). С. 11-15.
24. Желтая лихорадка. Санитарно-противоэпиде-мическое обеспечение населения в чрезвычайных ситуациях: руководство. М.: Гигиена, 2006. №2. С. 96-100.
25. Иорданян А.В., Миненкова Г.М., Ершова А.С., Ку-дряшева В.Ю. Опыт работы Центрального прививочного пункта по иммунизации лиц, выезжающих в страны, неблагополучные по карантинным и другим инфекционным болезням // Вакцинация. 2005. №2 (38). С. 10-11.
5. Virology guideline. Viruses and viral infections of humans and animals / ed. D.K. Lvov. Moscow: MIA, 2013: 731-3. (in Russian)
6. Vainio J., Cutts F. Yellow Fever. Geneva: WHO., 1998: 86 P. (in Russian)
7. Yellow fever in Guinea. WHO. WHO. URL: http://www. who.int/csr/don/2010_01_12/ru/
8. Yellow fever situation in Africa and South America in 2004. Wkly Epidemiol Rec. 2005; Vol. 29 (80): 249-56.
9. Endryus K. The natural history of viruses. Moscow: Mir, 1969: 312 P. (in Russian)
10. Bumbali S., Kamara A. M.-B. Trofimov N.M. et al. Distribution and some other epidemiological features of yellow fever in Africa. RET-Info, 2006: 37-41 (in Russian).
11. Onyango C.O. et al. Yellow fever Outbreak, Southern Sudan, 2003. Emerg Infect Dis. 2004; Vol. 10 (9): 1668-70.
12. Present status of Yellow fever: Memorandum from a PAHO Meeting // Bull. World Health Org. 1986; Vol. 64 (4): 511-54.
13. Tarasov V.V. The epidemiology of vector-borne diseases. Moscow: Izdatel’stvo MGU, 2002: 336 P. (in Russian)
14. Yellow fever in Cameroon. WHO. URL: http://www. who.int/csr/don/2010_02_24/ru/
15. Yellow fever in rate d’lvoire. WHO. URL: http:// www.who.int/csr/don/2010_01_08a/ru/
16. WHO releases reporting on Darfur yellow fever outbreak // Vaccine News Daily. Jan. 17. 2013.
17. Yellow fever in Cameroon. WHO. URL: http://www. who.int/csr/don/2013_10_08/ru/
18. Yellow fever: 100 years of Discovery / Comment. by J.E. Staples, T.P. Monath. JAMA. 2008; Vol. 300 (8): 960-2.
19. Yellow fever Outbreak. The Uganda Experience. ARCI meeting. Dar es Salaam, Tanzania, Dec. 2012.
20. Dremova V.P., Putintseva L.S., Khodakov P.E. Medical disinfestation. The basic principles, tools and techniques. Ekaterinburg, 1999. 288 P. (in Russian)
21. Tropical diseases. 5th ed. Revised. and add. / edited by E.P. Shuvalova. St. Petersburg: Elbi, 2004: 704 P. (in Russian)
22. Barnett E.D. Yellow fever: epidemiology and prevention. Clin Infect Dis. 2007; Vol. 44: 850-6.
23. Andaev E.I., Titenko A.M., Mel’nikova O.V. Sanitary protection of the territory from the introduction and spread of dangerous viral infections. Message 4. Yellow fever. Problemy Osobo Opasnykh Infektsii [Problems of Particularly Dangerous Infections]. 2007; 2 (94): 11-5. (in Russian)
24. Yellow fever. The sanitary and disease control population in emergencies: a guide. Moscow: Gigiena, 2006; 2: 96-100. (in Russian)
25. Iordanyan A.V., Minenkova G.M., Ershova A.S., Kudry-asheva V.Yu. Experience Central vaccination points for immunization of persons traveling in the country that are not on quarantine and other infectious diseases. Vaktsinatsiya [Vaccination]. 2005; 2 (38): 10-1. (in Russian)
Информация для путешественников — M1-Privatklinik.ru
Под руководством проф. др. Томаса Лёшера команда компетентных врачей проконсультирует Вас относительно возможных заболеваний в рамках путешествий и необходимых прививок, а также предоставит актуальную информацию относительно лечения инфекционных и тропических заболеваний.
Информационный лист: прививка от жёлтой лихорадки
Информация для путешественников
(Редакция: 2016)
Что такое жёлтая лихорадка и зачем делать прививку?
Жёлтая лихорадка – это острое инфекционное заболевание опасное для жизни, которое при неблагоприятном течении может привести к летальному исходу. Переносчиком являются комары, возбудителем — вирус жёлтой лихорадки. Данная болезнь встречается в определенных тропических регионах Африки и Южной Америки, которые задекларированы Всемирной организацией здравоохранения как зоны распространения жёлтой лихорадки. В таких районах заразиться жёлтой лихорадкой возможно, как в сельской местности, так и в городах. Для вашей собственной безопасности по меньшей мере за 10 дней до путешествия в один из таких регионов необходимо выполнить прививку против жёлтой лихорадки. Кроме того, если Вы хотите совершить путешествие в одну из стран, в которых существует риск заражения жёлтой лихорадкой, многие государства требуют предоставить международный, действительный документ о вакцинации, в котором сделана соответствующая запись о прививке против жёлтой лихорадки, в том числе при непосредственном выезде из Германии.
Как проходит вакцинация против жёлтой лихорадки?
Эффективная и, как правило, хорошо переносимая прививка от жёлтой лихорадки осуществляется при помощи так называемой «живой вирусной вакцины», при этом ослабленный вирус жёлтой лихорадки вводится в область плеча подкожно. В течение первых двух – семи дней после прививки вакцинные вирусы размножатся.
Таким образом происходит стимуляция иммунной системы к выработке специфических защитных веществ (антител).
Как правило, через 10 дней после вакцинации в организме создается надежная и пожизненная защита от жёлтой лихорадки.
Продолжительность защитного действия прививки от жёлтой лихорадки и ревакцинация
Всемирная организация здравоохранения (ВОЗ) утверждает, что приобретённый иммунитет к жёлтой лихорадке является пожизненным. До недавнего времени некоторые страны настаивали на повторной вакцинации через 10 лет. Однако, согласно актуальным директивам ВОЗ ревакцинация не требуется.
По решению постоянного комитета по вакцинации института Роберта Коха, если наблюдается ослабленный иммунный ответ у определенных категорий людей, то им сможет помочь повторная вакцинация: дети возрастом до 2 лет, которым сделали прививку впервые, в особенности при одновременной вакцинации против кори, эпидемического паротита и краснухи, женщины, которые были вакцинированы в период беременности, а также ВИЧ-инфицированные.
Возможные реакции после прививки
В 20 – 25 % случаев в течение 1 – 3 дней после вакцинации, а иногда и дольше, возможно появление реакции на месте укола в виде небольшого покраснения, отёчности или лёгких болевых ощущений, в отдельных случаях с вовлечением локальных лимфоузлов, кроме того существует вероятность возникновения головной боли. Менее чем в 10% случаев в течение 4 – 7 дней после прививки могут наблюдаться симптомы гриппа, как, например лёгкий жар, вялость, боль в суставах / конечностях, тошнота, рвота, понос или боли в животе. Как правило, эти реакции проходят быстро и без последствий, таким образом медицинская помощь не требуется.
Очень редко наблюдаемые реакции
В случае существования аллергии к яичному белку или другим составляющим вакцины в течение нескольких минут или часов после прививки могут возникнуть обычные аллергические реакции, например, крапивница, отёки слизистых оболочек горла, сопровождающиеся нехваткой воздуха, или, возможно, шоковым состоянием. До двух недель после прививки у людей, имеющих особую склонность к аллергическим проявлениям, могут возникать аллергические реакции замедленного типа в виде различных проявлений на коже или боли в мышцах / суставах, а в редких случаях в виде понижения уровня тромбоцитов с предрасположенностью к кровотечениям. В особо редких случаях после первичной вакцинации может начаться воспаление головного мозга или его оболочек, или возникнуть тяжёлое заболевание других органов, симптоматически схожее с жёлтой лихорадкой.
Во всем мире среди более чем 600 миллионов вакцинированных людей зарегистрировано около 100 случаев тяжёлых побочных эффектов и 25 случаев с летальным исходом. В Германии не зарегистрировано ни одного смертельного случая после прививки. Повышенный риск возникновения тяжёлых побочных эффектов (жёлтая лихорадка, воспаление головного мозга) прежде всего существует в случае нарушений защитной функции организма или при вакцинировании новорожденных в возрасте до 6 месяцев.
Также в группу риска входят люди преклонного возраста – согласно аннотации к прививке против жёлтой лихорадки STAMARIL® — вакцинирование людей возрастом более 60 лет можно выполнять лишь тогда, когда существует значительный и неизбежный риск инфицирования вирусом жёлтой лихорадки.
Если Вы относитесь к этой группе, перед вакцинацией необходимо проконсультироваться с врачом. Так как у некоторых вакцинированных людей, перенёсших тяжелые побочные эффекты, наблюдались органические или функциональные заболевания вилочковой железы, их также следует рассматривать как дополнительные тяжёлые побочные эффекты.
Противопоказания
Прививку не осуществляют: при острых или хронических инфекциях, заболеваниях нервной системы, тяжелых заболеваниях печени, аллергии к яичному белку или другим составляющим вакцины, заболеваниях иммунной системы (в том числе ВИЧ-инфекции или ВИЧ-инфекции при уровне клеток-хелперов менее 200 /мм3), иммуносупрессивной терапии (например, системном лечении кортизоном в виде таблеток или инъекций), лучевой- и химиотерапии, во время беременности, кормления грудью, состоянии после удаления вилочковой железы или её дисфункции, кроме того запрещается вакцинировать грудных детей возрастом до 9 месяцев.
Другие прививки против кори, эпидемического паротита, краснухи и ветрянки можно осуществлять либо одновременно, либо за 4 недели до или после вакцинирования против жёлтой лихорадки. Вакцинные вирусы не передаются другим людям; человек, которому была выполнена прививка, является безопасным для других членов семьи, в том числе беременных и маленьких детей. Так как известны отдельные случаи передачи вакцинных вирусов от кормящей матери ребенку, выполнять прививку кормящей женщине нельзя. Если одно из вышеперечисленных условий применимо непосредственно к Вам или существуют какие-либо сомнения, тогда перед предполагаемым вакцинированием необходимо проконсультироваться с вакцинологом.
Образ действий после вакцинирования
В течение одной недели после прививки следует избегать чрезмерных физических нагрузок (занятия спортом, хирургические операции, сауна), пребывания под открытым солнцем (солнечные ванны), а также чрезмерного употребления алкоголя. В течение четырёх недель после прививки нельзя сдавать донорскую кровь. В течение трёх месяцев или по меньшей мере 4 недель после прививки следует избегать зачатия. Прививка во время беременности или зачатие сразу после вакцинации не может служить причиной прерывания беременности. Выполнять вакцинирование во время кормления грудью нельзя. Если в течение определенного времени после прививки наблюдаются соответствующие симптомы, которые Вы связываете с вакцинацией, в таком случае необходимо проконсультироваться с врачом.
Для оценки возможных рисков возникновения побочных эффектов после прививки от жёлтой лихорадки, а также для исключения противопоказаний, пожалуйста, ответьте на все вопросы в вакцинационном формуляре! Если у Вас останутся дополнительные вопросы их можно обсудить с врачом-вакцинологом. Дополнительную информацию по данной теме можно получить в Центре медицины путешествий и тропической медицины М1.
«Желтая лихорадка»
Желтая лихорадка–вирусное заболевание, передающееся человеку через укус комаров.
Ежегодно в мире регистрируется от 84 000 до 170 000 случаев заболевания.
Заболевание существует в двух формах: лихорадка джунглей (передается комарами от зараженных обезьян) и лихорадка населенных пунктов (передается комарами от человека к человеку), которая вызывает большинство вспышек и эпидемий.
Природным резервуаром желтой лихорадки являются, главным образом, обезьяны.
Инкубационный период заболевания – 6 дней. Заболевание характеризуется острым началом, лихорадкой, тяжелой интоксикацией, тромбогеморрагическим синдромом, поражением почек и печени.
«Желтой» она называется из-за желтухи, развивающейся у некоторых пациентов.
Около половины людей, у которых развивается тяжелая форма болезни, умирают.
Специфического лечения желтой лихорадки не существует. Возможно лишь симптоматическое лечение, направленное на ослабление симптомов для более комфортного состояния пациентов.
Профилактическая вакцинация против желтой лихорадки является самым надежным средством предупреждения заболевания. Вакцинация против желтой лихорадки осуществляется вакцинами, сертифицированными ВОЗ. Иммунитет после введения вакцины против желтой лихорадки вырабатывается через 10 дней и сохраняется в течение жизни. Вакцинации подлежат взрослые и дети с 9-и месячного возраста.
Прививки против желтой лихорадки в Республике Беларусь проводятся на базе 19 районной поликлиники г.Минска (пр. Независимости, 119;контактный телефон 267-07-22 и в г.Гродно на базе Гродненской областной инфекционной клинической больницы (бульвар Ленинского Комсомола, 57; контактный телефон (80152) 43-52-09).
Вакцинация проводится после предъявления справки установленного образца, выданной врачом организации здравоохранения по месту жительства гражданина, об отсутствии противопоказаний к вакцинации
ЧТОБЫ ОТДЫХ БЫЛ БЕЗОПАСНЫМ. | uzalo48.lipetsk
Чтобы не привезти экзотические инфекции надо подготовиться к отдыху в странах с жарким климатом. Какие инфекционные заболевания чаще всего встречаются в странах с жарким климатом?
Наиболее распространенные инфекционные болезни— это желтая лихорадка, лихорадка Денге, лихорадка Западного Нила, брюшной тиф, холера и малярия. Тропические болезни коварны, они часто маскируются под обычную простуду, расстройство кишечника и даже аллергию. Завозные случаи тропических болезней стали регистрироваться и в Липецкой области, так в 2013 году — лихорадка Денге и лихорадка Западного Нила.
Лихорадка Денге — это вирусная инфекция, которая поражает всех: и детей раннего возраста, и взрослых. Источником заболевания является зараженный человек, обезьяны, летучие мыши, а переносчики — комары. Симптомы заболевания схожи с симптомами гриппа и проявляются в среднем через 4-7 дней после укуса комара. У больного поднимается температура до 38-40°С, появляются головная боль, боль в глазных яблоках, в мышцах, в суставах, пояснице, увеличиваются лимфатические узлы. Характерный симптом для лихорадки Денге — геморрагическая сыпь на туловище и на конечностях. Тяжелая форма заболевания протекает с внутрикожными кровоизлияниями, желудочно-кишечными кровотечениями. Это требует незамедлительной медицинской помощи. Лихорадку Денге можно привезти из Тайланда, Китая, Индии, Вьетнама, Индонезии, Египта, Сингапура.
Желтая лихорадка — источником инфекции являются обезьяны, сумчатые грызуны, насекомоядные, также человек может заразиться, как и в предыдущем случае, от укуса комара, но при отсутствии переносчика больной человек неопасен для окружающих. Через 3-6 дней (реже через 9-10 дней) после укуса комара появляются первые симптомы болезни: температура тела поднимается до 40°С. головная боль, ломота в теле, возможны рвота, бред, галлюцинации и нарушение сознания. Особенно страдают почки (снижается количество суточной мочи), сердце (нарушается сердечная деятельность), печень и селезенка (развивается желтуха и печеночная недостаточность). При поездке в страну, неблагополучную по желтой лихорадке, путешественник должен быть привит против желтой лихорадки за 6 недель до отъезда, лица, получившие вакцинацию от желтой лихорадки получают на руки международное свидетельство. Страны, неблагополучные по желтой лихорадки — Египет, Тайланд, Мальдивы, Тунис, Бразилия, Мали, Судан, Аргентина.
Лихорадка Западного Нила (ЛЗН) — это вирусная инфекция, протекающая у человека с температурой 38-40°С, с развитием воспалительных изменений в оболочках мозга (менингита) и веществе головного мозга (менингоэнцефалита). Симптомы: высокая температура, головная боль, с локализацией в области лба и глазных яблок, боли в мышцах. У 50% больных имеются признаки поражения нервной системы: на фоне головной боли повторная рвота, не приносящая больному облегчение, рассеянная неврологическая симптоматика. Страны, неблагополучные по Лихорадке Западного Нила-страны Африки и Азии, Израиль, Египет, Италия, Венгрия, Болгария, Румыния.
В Российской Федерации: Астраханская, Волгоградская, Ростовская, Воронежская, Саратовская области, Ставропольский край.
Холера — это бактериальная инфекция, протекающая с диареей и, как следствие, — обезвоживание организма. Есть три пути заражения: водный — использование для питья не обеззараженной воды, купание в неразрешенных открытых водоемах; пищевой — использование в пищу продуктов с недостаточной термической обработкой, употребление рыбы, креветок, раков, крабов и т. д.; контактно-бытовой — контакт с больным диареей. Результатом заболевания являются потеря жидкости и солей, что приводит к обезвоживанию и таким клиническим проявлениям как: низкое артериальное давление, сокращение выделительной функции почек и развитие почечной недостаточности. Страны, неблагополучные по холере: Индия, Нигерия, Куба, Гаити, Доминиканская Республика.
Малярия — это тяжелое заболевание, протекающее с высокой температурой до 40°С, ознобами, головной болью, болями в мышцах, увеличением в размерах печени и селезенки. Источник заражения — больной человек или паразитоноситель, а переносчиком этой тропической болезни являются комары.
За последние годы число случаев завозной малярии у людей, побывавших в «малярийных» странах возрастает. В связи с этим Всемирная организация здравоохранения разработала несколько «золотых правил», касающихся профилактике малярии:
— принимать противомалярийный препарат за неделю до въезда в страну, не благополучную по малярии, в течении всего срока пребывания и в течении 4 недель после выезда из опасной зоны.
— зная симптомы болезни и при внезапном появлении температуры и других выше изложенных проявлений немедленно обратиться к врачу, сообщив ему в какой стране вы побывали, так как малярия может развиться через год после возвращения из путешествия, даже если и проводилась профилактика противомалярийными препаратами.
— необходимо помнить, что малярия способна привести к смерти менее чем за 48 часов после появления первых симптомов.
Малярия регистрируется в Афганистане, Бразилии, Индии, Вьетнаме, Таиланде, Доминиканской Республике, Мексике, Объединенных Арабских Эмиратах.
Брюшной тиф — распространен в странах Африки, в Индии. Заразиться можно через воду или продукты питания. Первые симптомы – это высокая температура, сыпь на коже, поражается кишечник, коварство заболевания в его осложнениях.
Специфическая защита от брюшного тифа — это вакцинация, необходимо сделать 1 инъекцию за 2 недели до поездки. Иммунитет вырабатывается через 1-2 недели и сохраняется в течение 5 лет.
В Индии, Таиланде, странах Африки распространены гельминтозы. Заражение происходит не только через пищу и грязные руки, но и через кожу – при хождении по земле или песку, или по водоемам. Рекомендуется ношение специальной обуви при купании и хождении в прибрежной полосе.
Что необходимо сделать для того, чтобы избежать этих страшных заболеваний?
Перед поездкой в страны с тропическим климатом необходимо обратиться к врачу и получить медицинскую консультацию об эпидемиологическом состоянии страны, которую вы планируете посетить, есть ли опасность заражения и какими заболеваниями.
Врач подробно расскажет про угрозы, ожидающие путешественника, поможет собрать аптечку в дорогу для оказания первой помощи (жаропонижающие, обеззараживающие средства, средства от диареи, от укусов насекомых, от аллергии) и скажет какие прививки нужно сделать, чтобы отдых прошел без последствий. При выезде в страны Азии, Африки, Южной Америке необходимы прививки от гепатита «А» и «В», брюшного тифа, от желтой лихорадки. Еще помнить, что питаться надо только в пунктах питания, официально разрешенных, где используются продукты промышленного производителя. Воду пить только бутилированную или кипяченую, мыть овощи и фрукты только кипяченой или бутилированной водой. Пользоваться репеллентами, избегать контакта с кровососущими насекомыми, они тоже переносчики инфекционных болезней. Получить консультацию можно в отделении вакцинопрофилактики нашей больницы.
Более подробно на сайте Управления Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Липецкой области http://48.rospotrebnadzor.ru/Default.aspx?mnu=373c721b7dee4cc0807e9ebd65…
Главный внештатный специалист по инфекционным болезням у детей
управления здравоохранения Липецкой области,
заведующая отделением № 1
ГУЗ «Липецкая областная клиническая инфекционная больница»
Беляева Татьяна Ивановна
Вернувшийся с Занзибара российский турист скончался от малярии
На своей странице Донской указал, что он «путешественник, куратор лучших музеев и аттракционов России и не только». Как отмечают СМИ, мужчина имел вполне успешный бизнес с филиалами по всему миру. На момент смерти ему было 29 лет.
В группе «ВКонтакте», посвященной Архангельску, сообщают, что в африканской стране турист отдыхал с семьей, после чего вернулся в Россию – в Москву, Казань и затем Ижевск. Там ему, одному из всей семьи, стало плохо, он дважды вызывал скорую помощь, но врачи говорили, что это отравление. На третий раз туриста увезли в больницу, где ему поставили подозрение на COVID-19. После этого Донской впал в кому.
«До получения результатов теста на коронавирус мужчине не проводили комплексного обследования. Только спустя несколько дней врачи выяснили, что у него малярия. Пока родственники везли лекарства от нее, он умер», — пишут в группе.
В страховой компании ERV порталу «Интерфакс-Туризм» сообщили, что малярия — крайне редкий повод обращения туристов за лечением по полису.
«За все время я не помню ни одного такого случая. Возможно, играет роль фактор времени: у этой болезни продолжительный инкубационный период (10-15 дней – ИФ), человек мог почувствовать недомогание уже дома – а об этом мы никогда не узнаем. Если симптомы проявляются на отдыхе, лечение покрывает страховой полис», — сообщила исполнительный директор компании Юлия Алчеева.
Малярия – заболевание, передаваемое людям в результате укусов инфицированных самок комаров вида Anopheles. Она поддается профилактике и лечению. По информации Всемирной организации здравоохранения, непропорционально высокая доля глобального бремени малярии приходится на Африканский регион. В 2018 году там произошло 93% случаев заболевания малярией и 94% случаев смерти от этого недуга.
Симптомы малярии в чем-то схожи с COVID-19. Так, у человека начинается лихорадка, головная боль и озноб. В тяжелых случаях возникает дыхательная недостаточность и отказ нескольких органов.
Занзибар не требует от туристов обязательных прививок и вакцинации – в частности, от желтой лихорадки и малярии. Для своего спокойствия путешественники могут самостоятельно принимать таблетки от малярии, они несовместимы с алкоголем.
Желтая лихорадка: признаки, симптомы и осложнения
Желтая лихорадка названа в честь двух ее основных симптомов: лихорадки и возможной желтухи, при которой кожа и глаза приобретают желтоватый оттенок.
Однако это состояние может сопровождаться многими другими симптомами, включая головную боль, ломоту в теле, рвоту, усталость и, в тяжелых случаях, отказ нескольких органов, что может быть фатальным. К счастью, в большинстве случаев тяжелые случаи не развиваются.
© Verywell, 2018
Частые симптомы
Многие люди, заболевшие желтой лихорадкой в легкой форме, даже не узнают об этом, потому что у них вообще не будет никаких симптомов.Другие с легкой формой заболевания заболеют через три-шесть дней после заражения.
Симптомы 1 стадии
Желтая лихорадка имеет одну стадию или три стадии. Этап 1 начинается после трех-шестидневного инкубационного периода.
Первоначальные симптомы желтой лихорадки проявляются быстро и могут включать в себя любое из следующего:
- Высокая температура
- Озноб
- Сильная головная боль
- Боль в спине
- Распространенные боли в теле
- Тошнота и рвота
- Отсутствие аппетита
- Головокружение
- Усталость
- Слабость
Эти симптомы обычно длятся всего несколько дней, обычно от двух до четырех.После этого они уходят.
Большинство людей поправляются и остаются лучше — болезнь не прогрессирует.
Но в редких случаях он прогрессирует до следующих стадий, которые имеют свой собственный набор симптомов.
Редкие симптомы
2 этап
Если стадия 1 прогрессирует, стадия 2 наступает в то время, когда симптомы стадии 1 исчезают, и человек чувствует себя хорошо в течение примерно 24-48 часов.
3 этап
Этап 3 протекает через 6–11 дней после заражения, когда симптомы возвращаются.Однако они не совсем то же самое. Симптомы стадии 3 могут включать:
- Возвращение высокой температуры
- Возможная желтуха (пожелтение) вследствие поражения печени
- Утомляемость и вялость
- Темная моча
- Боль в животе со рвотой
- Кровотечение из десен, носа, глаз и / или желудка
- Стул с кровью
- Кровавая рвота
- Кожа легко ушибленная
- Путаница
- Ударная
- Почечная, печеночная или другая органная недостаточность
- Нерегулярное сердцебиение
- Делириум
- Изъятия
- Кома возможна
- Смерть возможна
От 20 до 50 процентов людей, переходящих в эту фазу болезни, умирают в течение следующих недель или двух.
Осложнения
Младенцы и люди старше 50 лет с большей вероятностью, чем другие, разовьются тяжелые симптомы и умрут от желтой лихорадки, поэтому профилактика особенно важна для этих возрастных групп. Некоторые люди просто более восприимчивы, чем другие, и некоторые штаммы болезни более серьезны, чем другие.
Однако у тех, кто пережил желтую лихорадку — а это подавляющее большинство инфицированных — болезнь проходит, а повреждение органа заживает.
У некоторых людей будет слабость и утомляемость, которые сохранятся в течение нескольких месяцев, но затем они тоже полностью выздоровеют.
После того, как у вас возникла желтая лихорадка, вы обычно невосприимчивы к ней и больше не заразитесь, даже если подвергнетесь заражению.
Когда обращаться к врачу
Если вы побывали в регионе, где существует риск желтой лихорадки, и у вас начали развиваться симптомы 1-й стадии, обратитесь к врачу за советом о том, как позаботиться о себе.
Если вы начнете испытывать симптомы стадии 3, немедленно обратитесь за неотложной медицинской помощью.Специального лечения этого заболевания не существует, но важно иметь надлежащий мониторинг и уход, чтобы предотвратить худший сценарий развития событий.
Желтая лихорадка звучит пугающе, но помните, что токсическая стадия встречается редко и большинство людей ее переживают.
Если 100 человек заболеют желтой лихорадкой во время вспышки в городе, это означает, что около 15 человек перейдут на стадии 2 и 3. В зависимости от таких факторов, как возраст, восприимчивость, конкретный штамм и качество доступной медицинской помощи, как минимум три человека и, возможно, погибнут семь или восемь человек.
Хотя эти смерти трагичны, не забывайте общую картину. Ваши шансы на выживание высоки, если вы действительно заболеете. Конечно, лучше вообще не рисковать, что означает получение вакцины перед тем, как отправиться в районы повышенного риска, и сделать все возможное, чтобы предотвратить укусы комаров.
Желтая лихорадка | DermNet NZ
Автор: Мари Хартли, штатный писатель, 2009 г.
Что такое желтая лихорадка?
Желтая лихорадка — вирусное заболевание, обнаруженное в тропических регионах Африки и Америки.Вирус желтой лихорадки, который принадлежит к группе флавивирусов, распространяется через укусы комаров Aedes и Haemogogus. Инфекция вызывает широкий спектр заболеваний, от легких симптомов до тяжелой болезни и смерти. Название болезни происходит от желтухи, которой страдают некоторые пациенты.
Насколько распространена желтая лихорадка и как она распространяется?
Желтая лихорадка постоянно присутствует с низким уровнем инфицирования (т. Е. Эндемична) в некоторых тропических районах Африки и Америки. Зоны риска находятся от 15 ° северной широты до 10 ° южнее экватора, включая большую часть северных и центральных районов Африки, девять стран Южной Америки и несколько островов Карибского бассейна.Вирусное присутствие периодически усиливается и вызывает большие эпидемии.
Желтая лихорадка имеет два основных цикла передачи:
- Сильватическая (или джунгли) желтая лихорадка — В тропических лесах желтая лихорадка встречается у обезьян, зараженных дикими комарами. Зараженные дикие комары кусают людей, заходящих в лес (в основном молодых людей, занимающихся рубкой леса и т. Д.), Что приводит к спорадическим случаям желтой лихорадки.
- Городская желтая лихорадка — крупные эпидемии возникают, когда мигранты заносят вирус в районы с высокой плотностью населения.Затем домашние комары передают вирус от человека к человеку.
Каковы признаки и симптомы желтой лихорадки?
Желтая лихорадка имеет инкубационный период от трех до шести дней. Вслед за этим развивается «острая» фаза. Хотя некоторые инфекции протекают бессимптомно, большинство из них связано с лихорадкой, мышечной болью (особенно болью в спине), головной болью и рвотой. Часто высокая температура парадоксальным образом сопровождается медленным пульсом. Через четыре дня состояние большинства пациентов улучшается, и их симптомы исчезают.
Однако 15% пациентов затем вступают в «токсическую» фазу, во время которой снова появляется лихорадка и поражаются многие системы организма:
- Возникают желтуха и сильная боль в животе с рвотой
- Кровотечение изо рта, носа и глаз
- Кровоизлияние и эрозия слизистой оболочки желудка с образованием крови в рвотных массах и фекалиях
- Возможно повреждение печени
- Ухудшение функции почек: от повышенного уровня белка в моче (альбуминурия) до полной почечной недостаточности с отсутствием диуреза
50% пациентов в «токсической» фазе умирают в течение 10–14 дней.
Как диагностировать желтую лихорадку?
Серологические анализы (анализы крови) позволяют обнаружить иммуноглобулины (антитела) желтой лихорадки, которые вырабатываются в ответ на инфекцию. У путешественников предпочтительным методом тестирования является определение иммуноглобулина M (IgM) с помощью ELISA. Этот тест имеет 95% чувствительность, если образцы сыворотки собираются через 7-10 дней после начала болезни.
Полимеразная цепная реакция также может использоваться для идентификации вирусной рибонуклеиновой кислоты (РНК) во время острой инфекции, но клинический опыт ограничен.Несколько других методов также используются для идентификации вируса в образцах крови или ткани печени, собранных после смерти.
Как лечится желтая лихорадка?
Специального лечения желтой лихорадки не существует. Текущее лечение основано на поддерживающей и профилактической помощи, такой как восполнение жидкости, почечный диализ и лекарства для снижения выработки желудочной кислоты. Интенсивная поддерживающая терапия может улучшить исходы для тяжелобольных пациентов, но редко доступна в развивающихся странах.
Лекарства, такие как интерферон и рибавирин, в настоящее время исследуются для лечения желтой лихорадки.
Как предотвратить желтую лихорадку?
Вакцинация — лучшая защита от желтой лихорадки. Однократная доза вакцины обеспечивает защиту как минимум на 10 лет (а возможно, и на всю жизнь). Иммунитет возникает в течение одной недели у 95% вакцинированных людей.
Во всем мире было введено более 300 миллионов доз, и серьезные побочные эффекты крайне редки.В последние годы у некоторых пациентов развилось тяжелое заболевание, потенциально связанное с вакцинацией против желтой лихорадки. Однако риск для жизни от желтой лихорадки у тех, кто может подвергнуться воздействию вируса, намного выше, чем риск от вакцины.
Вакцинация настоятельно рекомендуется путешественникам в районы высокого риска в Южной Америке и Африке. Свидетельство о вакцинации требуется для въезда во многие страны, особенно для путешественников, прибывающих в Азию из Африки или Южной Америки. Детям младше шести месяцев и беременным путешественникам вакцинация противопоказана.В случае вспышек вакцину можно вводить беременным женщинам, если риск заражения высок.
Люди могут делать следующее, чтобы не быть укушенными комарами.
- Носить длинные рукава и брюки
- Установите защитные сетки на окна и двери, чтобы не допустить попадания комаров.
- Используйте репеллент от насекомых, например DEET
- Сон под москитной занавеской или сеткой
- В зонах повышенного риска можно использовать инсектицидные спреи для уничтожения комаров
.
Ссылки:
- Lupi O, Tyring S.Тропическая дерматология: вирусные тропические болезни. J Am Acad Dermatol 2003; 49: 979-1000
.
В DermNet NZ:
Другие веб-сайты:
Книги о кожных заболеваниях:
См. Книжный магазин DermNet NZ
Желтая лихорадка
Определение
Желтая лихорадка — это геморрагическая лихорадка, вызываемая вирусом, распространяемым некоторыми комарами. Заболевание распространено в тропических районах Африки и Южной Америки.
Желтая лихорадка — это быстро развивающееся краткосрочное вирусное заболевание с симптомами от легких до тяжелых.
О желтой лихорадке сообщается в Департамент общественного здравоохранения штата Айова в соответствии с разделом 641 Административного кодекса штата Айова.
Симптомы
Симптомы обычно возникают в течение 3-6 дней после укуса инфицированного комара. Симптомы желтой лихорадки включают:
- Лихорадка
- Озноб
- Головная боль
- Боль в спине
- Общая мышечная боль
- Слабость
- Тошнота
- Рвота
Симптомы более тяжелого заболевания включают:
- Желтуха (пожелтение кожи)
- Альбуминурия (белок в моче)
- Анурия (отсутствие мочи)
Причины
Желтая лихорадка передается через укус инфицированного комара.
Факторы риска
Поездка в район, где, как известно, находится вирус желтой лихорадки, подвергает вас риску заболевания. Эти районы включают тропические районы Южной Америки и Африки.
Профилактика
Рекомендации по сокращению распространения желтой лихорадки включают:
- Избегать контакта с инфицированными комарами — лучший способ защиты от вируса, вызывающего желтую лихорадку. Комары в Айове не переносят желтую лихорадку, но переносят другие вирусы.
- Индивидуальная защита — лучший способ предотвратить заражение вирусом, распространяемым комарами. Изучите информационный бюллетень DEET и следуйте изложенным рекомендациям, чтобы снизить риск укуса.
- Любой, кто едет в Южную Америку или Африку, должен пройти вакцинацию перед поездкой в эти районы.
Лечение
Специальных препаратов для лечения желтой лихорадки не существует. Всегда консультируйтесь со своим врачом, если у вас есть вопросы по поводу вашего здоровья или перед началом лечения.
Статистика
В 2017 г. случаев желтой лихорадки не регистрировалось.
Для получения более подробной информации и статистических данных обо всех подлежащих регистрации заболеваниях, пожалуйста, смотрите наш текущий годовой отчет, расположенный в разделе отчетов на домашней странице CADE.
Дополнительные ресурсы
Общественные
Общественное здравоохранение
школ
Бизнес и уход за детьми
Поставщики медицинских услуг
Желтая лихорадка — ПАОЗ / ВОЗ | Панамериканская организация здравоохранения
Желтая лихорадка — острое вирусное геморрагическое заболевание, эндемичное в тропических районах Африки и Латинской Америки.Случаи бывает трудно отличить от других вирусных геморрагических лихорадок, таких как аренавирус, хантавирус или денге.
Симптомы желтой лихорадки обычно появляются через 3–6 дней после укуса инфицированного комара. На начальном этапе они включают лихорадку, мышечную боль, головную боль, озноб, потерю аппетита и тошноту или рвоту. У большинства пациентов эти симптомы исчезают через 3-4 дня. Однако 15% пациентов входят во вторую, более токсичную фазу в течение 24 часов после начальной ремиссии.Возвращается высокая температура, поражаются несколько систем организма, в том числе почки. Половина пациентов, которые вступают в эту токсическую фазу, умирают в течение 10–14 дней, а остальные выздоравливают без значительного повреждения органов.
Лечение симптоматическое, направленное на уменьшение симптомов для комфорта пациента. Вакцинация — важнейшая профилактика желтой лихорадки. Вакцина безопасна, доступна по цене и высокоэффективна, обеспечивая эффективный иммунитет в течение 30 дней для 99% вакцинированных.Одной дозы достаточно, чтобы обеспечить устойчивый иммунитет и пожизненную защиту, без ревакцинации.
Основные факты
Признаки и симптомы
После заражения вирус желтой лихорадки инкубируется в организме в течение 3–6 дней. Многие люди не испытывают симптомов, но когда они возникают, наиболее распространенными являются лихорадка, мышечные боли с выраженной болью в спине, головная боль, потеря аппетита и тошнота или рвота. В большинстве случаев симптомы исчезают через 3-4 дня.
Однако небольшой процент пациентов вступает во вторую, более токсичную фазу в течение 24 часов после выздоровления от первоначальных симптомов. Возвращается высокая температура и поражаются несколько систем организма, обычно печень и почки. На этой стадии у людей может развиться желтуха (пожелтение кожи и глаз, отсюда и название «желтая лихорадка»), темная моча и боли в животе с рвотой. Кровотечение может происходить изо рта, носа, глаз или желудка. Половина пациентов, которые вступают в токсическую фазу, умирают в течение 7-10 дней.
Диагноз
Желтую лихорадку сложно диагностировать, особенно на ранних стадиях. Более тяжелый случай можно принять за тяжелую малярию, лептоспироз, вирусный гепатит (особенно молниеносные формы), другие геморрагические лихорадки, инфекцию другими флавивирусами (например, геморрагическую лихорадку денге) и отравления.
Тестирование полимеразной цепной реакции (ПЦР) в крови и моче иногда позволяет обнаружить вирус на ранних стадиях заболевания. На более поздних этапах необходимо тестирование для выявления антител (ELISA и PRNT).
Трансмиссия
Вирус желтой лихорадки представляет собой арбовирус из рода флавивирусов и переносится комарами, принадлежащими к видам Aedes и Haemogogus. Различные виды комаров живут в разных средах обитания: одни размножаются вокруг домов (домашние), другие — в джунглях (дикие), а некоторые — в обеих средах обитания (полудомашние). Есть 3 типа циклов передачи:
- Сильватическая (или джунгли) желтая лихорадка: В тропических лесах обезьян, которые являются основным резервуаром желтой лихорадки, кусают дикие комары видов Aedes и Haemogogus, которые передают вирус другим обезьянам.Иногда людей, работающих или путешествующих в лесу, кусают инфицированные комары, и у них развивается желтая лихорадка.
- Промежуточная желтая лихорадка: При этом типе передачи полудомашние комары (те, которые размножаются как в дикой природе, так и в домашних условиях) заражают как обезьян, так и людей. Увеличение контактов между людьми и инфицированными комарами приводит к увеличению передачи, и во многих отдельных деревнях в районе могут развиваться вспышки заболевания одновременно. Это наиболее распространенный тип вспышки в Африке.
- Городская желтая лихорадка: Крупные эпидемии возникают, когда инфицированные люди заносят вирус в густонаселенные районы с высокой плотностью комаров Aedes aegypti и где у большинства людей слабый иммунитет или его отсутствие из-за отсутствия вакцинации или предшествующего заражения желтой лихорадкой. В этих условиях инфицированные комары передают вирус от человека к человеку.
Лечение
Хорошее и раннее поддерживающее лечение в больницах увеличивает выживаемость. В настоящее время не существует специального противовирусного препарата для лечения желтой лихорадки, но особые меры по лечению обезвоживания, печеночной и почечной недостаточности и лихорадки улучшают результаты.Сопутствующие бактериальные инфекции можно лечить антибиотиками.
Чем занимается ПАОЗ
ПАОЗ / ВОЗ подготовила руководящие принципы для использования на районном и национальном уровнях, включая определения случаев, инструкции по сбору образцов и направлениям в лаборатории, а также по управлению усилиями по контролю.
ПАОЗ / ВОЗ разработала подробную карту зон риска возникновения желтой лихорадки в Южной Америке и Панаме с учетом соответствующих условий окружающей среды.
Желтая лихорадка имеет уникальный статус в Международных медико-санитарных правилах (2005 г.), в которых изложены требования к доказательству вакцинации для людей, которые едут в определенные страны или въезжают в некоторые страны из районов, где желтая лихорадка является эндемической.
ПАОЗ / ВОЗ продвигает кампании массовой профилактической вакцинации в межэпидемические периоды.
Вспышка вирусного гепатита и гепатита A
В юго-восточном Мичигане наблюдается вспышка гепатита А. Информация об этой вспышке находится на веб-сайте Министерства здравоохранения и социальных служб штата Мичиган. Для профилактики гепатита А рекомендуется вакцинация.
, если вас беспокоят симптомы или риск вирусного гепатита, и вы студент U-M или другой пациент UHS, вы можете позвонить за консультацией медсестры по телефону.
Как пройти вакцинацию:
Иммунизация — эффективное средство предотвращения гепатита А и В. Подробности см. В разделе «Иммунизация».
На этой странице:
Что такое вирусный гепатит?
Вирусный гепатит — это инфекция печени, вызываемая вирусом, поражающим клетки печени. Возникающее в результате воспаление может нарушить способность печени способствовать перевариванию пищи и выводить токсины из крови. Симптомы варьируются от легких до тяжелых, но у некоторых людей симптомы отсутствуют.В редких случаях острые инфекции могут быть смертельными.
Существует несколько типов вирусных гепатитов: A, B, C, D, E, F и G. Из всех типов гепатита A, B и C являются наиболее распространенными в США и будут описаны ниже.
Гепатит A:
Гепатит А (ранее называвшийся инфекционным гепатитом) вызывается вирусом гепатита А (HAV). Гепатит А более распространен в развивающихся странах, чем в США, хотя гепатит А растет в США, в том числе на юго-востоке Мичигана.
Передача происходит через пищу или воду, загрязненную фекалиями, через анальный / оральный контакт и редко через кровь.
Симптомы: У некоторых людей с гепатитом А нет заметных симптомов. Начало обычно внезапное и сопровождается повышением температуры, усталостью, отсутствием аппетита, тошнотой, дискомфортом в животе и диареей, за которыми в течение нескольких дней следует желтуха (которая приводит к пожелтению кожи и глаз). Симптомы могут варьироваться от легкой болезни, продолжающейся несколько недель, до (редко) инвалидизирующей болезни, продолжающейся несколько месяцев.Обычно полное выздоровление без хронических заболеваний печени. Инкубационный период составляет 15-50 дней, в среднем 28-30 дней.
Диагноз: Есть анализ крови, но он бесполезен, если не развиваются первые симптомы.
Лечение: Не существует лечения гепатита А. В 99% зарегистрированных случаев инфекция проходит в течение периода от нескольких недель до месяцев.
Профилактика: Вакцинация рекомендуется группам, указанным на сайте CDC.Кроме того, UHS настоятельно рекомендует вакцинировать работников пищевой промышленности и студентов U-M. В США вакцинация против гепатита А стала обычной вакцинацией детей в 2006 году, поэтому многие студенты уже вакцинированы.
Вакцинация против гепатита А обычно проводится двумя дозами с интервалом в 6 месяцев. Если вакцина вводится двумя дозами, путешественники могут получить вторую дозу за 4–6 недель до отъезда.) См. Также «Иммунизация».
Инъекция иммуноглобулина в течение 2 недель после известного воздействия снижает риск развития болезни.
Также избегайте зараженной воды и пищи, соблюдайте правила гигиены и избегайте орально-анального контакта во время секса.
Гепатит B:
Гепатит B вызывается вирусом гепатита B (HBV).
Передача через кровь и другие жидкости организма, загрязненные кровью. Все люди, которые хронически инфицированы, могут передавать его. Маршруты передачи включают:
- Сексуальный контакт, включая вагинальный половой акт, анальный половой акт (более вероятно, из-за более сильного разрыва тканей) и оральный секс
- Контакт инфицированной крови, которая попадает на порезы, открытые язвы или слизистые оболочки
- Совместное использование нестерилизованных игл и другого оборудования при инъекции таких веществ, как героин, кокаин, стероиды и т. Д.
- Прокалывание кожи нестерилизованными инструментами, такими как инструменты, используемые для татуажа, пирсинга, электролиза или иглоукалывания
- Совместное использование предметов личной гигиены, например бритв или зубных щеток
- От матери к новорожденному
Симптомы: У многих людей нет заметных симптомов. Симптомы могут развиваться медленно и включать отсутствие аппетита, дискомфорт в животе, тошноту и рвоту, иногда боль в суставах и сыпь, часто прогрессирующую до желтухи (что приводит к пожелтению кожи и глаз).Лихорадка может отсутствовать или быть легкой. Инкубационный период составляет 45-180 дней, редко до 9 месяцев, в среднем 60-90 дней.
Примерно 2–10% взрослых и 25–80% детей в возрасте до 5 лет не смогут избавиться от вируса в течение шести месяцев после заражения и считаются хронически инфицированными. В долгосрочной перспективе хронический гепатит B может вызывать повреждение клеток печени, что приводит к циррозу и раку.
Диагноз: Сдан анализ крови.
Лечение: Противовирусные препараты иногда используются при хронических инфекциях.Новые методы лечения многообещающие.
Профилактика: Вакцина доступна для людей любого возраста и особенно рекомендуется для:
- Младенцы при рождении
- Дети 0-18, не вакцинированные
- Люди с профессиональным риском, например работники здравоохранения и общественной безопасности
- Работники по уходу за детьми и учителя
- Люди, путешествующие в страны повышенного риска на срок более 6 месяцев
- Семейные контакты и половые партнеры носителей HBV
- Люди, имевшие интимный и / или сексуальный контакт с хроническими носителями гепатита В
- Мужчины, практикующие секс с мужчинами
- Люди с заболеванием почек, ВИЧ, хроническим заболеванием печени или диабетом
Вакцина состоит из 2-4 доз, в зависимости от схемы.Также специально приготовленная инъекция иммуноглобулина в течение 2 недель после известного воздействия снижает риск передачи. См. Также «Иммунизация».
Также:
- Воздерживаться от половых контактов или практиковать более безопасный секс, в том числе использовать латексные или полиуретановые презервативы.
- Если вы употребляете инъекционные наркотики, не пользуйтесь общим оборудованием. См. Также Стратегии профилактики заболеваний от CDC.
- Обращайтесь со всеми жидкостями тела как с потенциально опасными и защищайте себя соответствующим образом.
- Выберите авторитетный бизнес по татуировкам и пирсингу; узнать о методах стерилизации.
- Не пользуйтесь предметами личной гигиены, такими как бритвы и зубные щетки.
Гепатит C:
Гепатит C вызывается вирусом гепатита C (HCV).
Передача в основном происходит через инфицированную кровь или продукты крови. Основным текущим путем передачи является употребление инъекционных наркотиков. Это нелегко передается половым путем.Примерно в 10-20% случаев путь передачи не установлен.
Симптомы: 70-75% людей не имеют заметных симптомов. Симптомы могут развиваться постепенно с потерей аппетита, усталостью, дискомфортом в животе, тошнотой и рвотой, а иногда прогрессируют до желтухи (что приводит к пожелтению кожи и глаз). Инкубационный период составляет от 2 недель до 6 месяцев, в среднем 6-9 недель.
До 85% людей с гепатитом С заболевают хронической инфекцией, которая часто протекает бессимптомно.У некоторых развивается цирроз (рубцевание печени). Хроническая инфекция гепатита С также значительно увеличивает риск рака печени.
Диагноз: Сдан анализ крови. Анализы на гепатит С обычно становятся положительными в течение 6 месяцев после заражения. У вас может быть риск заражения гепатитом С, и вам следует обратиться к своему врачу для анализа крови, если вы:
- Были уведомлены о том, что вы получили кровь от донора, у которого позже был обнаружен гепатит C
- Когда-либо употребляли инъекционные наркотики, даже если вы экспериментировали несколько раз много лет назад
- Получили переливание крови или трансплантацию твердых органов до июля 1992 г.
- Получен препарат крови от проблем со свертыванием, произведенный до 1987 г.
- Когда-либо проходили длительный диализ почек
- Имеются признаки заболевания печени
- Работник здравоохранения или службы общественной безопасности, контактировавший с инфицированной кровью
Лечение: Искоренение вируса возможно с помощью лекарственной терапии.
Профилактика : Вакцины нет. Методы профилактики включают:
- Воздерживаться от половых контактов или практиковать более безопасный секс, в том числе использовать латексные или полиуретановые презервативы.
- Не используйте совместно оборудование для инъекций наркотиков.
- Обращайтесь со всеми жидкостями тела как с потенциально опасными и защищайте себя соответствующим образом.
- Выбирайте авторитетный бизнес по тату и пирсингу; узнать о методах стерилизации.
- Не пользуйтесь предметами личной гигиены, такими как бритвы и зубные щетки.
Дополнительная информация:
Изображение на этой странице — «DSCF0664», автор — benandbarnet находится под лицензией CC BY 2.0.
Желтая лихорадка — Клиническое течение желтой лихорадки — Период, инфекция, симптомы и вирус
После того, как комар передал вирус желтой лихорадки человеку, вероятность развития симптоматического заболевания составляет около 5-20%. Некоторые инфекции могут быть предотвращены иммунной системой хозяина ; другие могут быть субклиническими, то есть им не хватает выраженности симптомов, которые обычно приводят к выявлению инфекции.
После того, как человек-хозяин получил вирус желтой лихорадки, существует пять различных стадий, через которые развивается классическая инфекция желтой лихорадки. Это были периоды инкубации, инвазии, ремиссии, интоксикации и выздоровления.
Инкубационный период — это промежуток времени между внедрением вируса в организм хозяина и развитием симптомов. Для желтой лихорадки этот период составляет от трех до шести дней. В течение этого времени, как правило, хозяин не видит никаких симптомов.
Период вторжения длится от двух до пяти дней; оно начинается с внезапного появления симптомов, включающих жар и озноб, сильную головную боль, боль в пояснице, мышечные боли, тошноту и крайнее истощение. На языке пациента виден характерный белый пушистый налет в центре, окруженный мускулистыми красными краями. В то время как большинство других инфекций, вызывающих повышение температуры , также вызывают увеличение частоты сердечных сокращений , желтая лихорадка вызывает необычный симптом, называемый признаком Фагета — одновременное возникновение высокой температуры и замедления сердечного ритма.В течение всего периода инвазии вирусы все еще циркулируют в кровотоке пациента , поэтому возможна дальнейшая передача вируса через переносчиков-комаров.
Следующая фаза называется периодом ремиссии. Лихорадка спадает, и тяжесть симптомов уменьшается на период от нескольких часов до нескольких дней. У некоторых пациентов это сигнализирует об окончании болезни; у других пациентов это оказывается только затишье перед бурей .
Период интоксикации — наиболее тяжелая и потенциально смертельная фаза болезни.В течение этого времени, продолжающегося от трех до девяти дней, происходит своего рода дегенерация или разрушение тканей внутренних органов, в частности, почек, печени и сердца. Эта жировая дегенерация приводит к тому, что считается классической триадой симптомов желтой лихорадки: желтуха , , черная рвота и выброс белка с мочой. Желтуха приводит к тому, что кожа и белки глаз пациента приобретают характерный желтый оттенок. Этот желтый цвет вызван повреждением печени, в результате чего происходит накопление билирубина, который обычно обрабатывается здоровой печенью.Повреждение печени также приводит к кровотечению; рвота пациента кажется черной из-за наличия крови. Белок, который обычно задерживается в моче здоровыми и неповрежденными почками, появляется в моче из-за нарушения состава почек в результате жировой дегенерации.
Пациенты, пережившие период интоксикации, вступают в относительно короткий период выздоровления и выздоравливают без долгосрочного дефицита, связанного с инфекцией желтой лихорадки. Кроме того, заражение вирусом желтой лихорадки приводит к пожизненному иммунитету против повторного заражения этим вирусом.
От 5 до 10 % всех диагностированных случаев желтой лихорадки заканчиваются летальным исходом. Возникновение желтухи во время инфекции желтой лихорадки является чрезвычайно серьезным предиктором: 20-50% этих пациентов умирают от инфекции. Смерть может наступить из-за кровотечения (массивного кровотечения), часто после перехода в коматозное состояние.
Здоровье в поездках — иммунизация против желтой лихорадки
Желтая лихорадка — серьезное вирусное заболевание, передаваемое комарами, которое встречается в некоторых частях Африки, Центральной и Южной Америки.Всемирная организация здравоохранения (ВОЗ) ведет обновленные списки стран, где желтая лихорадка широко распространена. Название этой болезни происходит из-за того, что у людей с серьезными инфекциями желтая кожа и глаза (желтуха) вызваны инфекцией печени.
Вакцинация от желтой лихорадки в целом безопасна и эффективна и снижает риск заражения желтой лихорадкой. Некоторые страны требуют, чтобы люди, путешествующие через зараженные районы, предъявляли доказательство вакцинации против желтой лихорадки с помощью Международного сертификата о вакцинации или профилактики .Вакцинацию и сертификацию можно получить в туристических клиниках или у поставщиков медицинских услуг, уполномоченных ВОЗ. Всегда следует избегать укусов комаров, чтобы снизить риск всех болезней, передаваемых комарами.
Продолжают поступать сообщения о смертельных случаях желтой лихорадки у непривитых путешественников в Африку и Южную Америку.
Симптомы желтой лихорадки
Первые симптомы желтой лихорадки появляются через три-шесть дней после контакта с вирусом. Эти симптомы известны как первая стадия заболевания и включают:
- лихорадка
- тошнота
- рвота
- покраснение лица
- запор
- боль в животе
- головная боль
- мышечная боль
- беспокойство и раздражительность.
Эти симптомы длятся от трех до четырех дней, а затем проходят в течение одного-двух дней. В легких случаях инфекция заканчивается после первой стадии, когда вирус излечивается. Но в тяжелых случаях желтой лихорадки этот период ремиссии сопровождается серьезными симптомами и осложнениями, известными как вторая стадия.
Осложнения желтой лихорадки
В 15-25% случаев желтой лихорадки развиваются тяжелые симптомы, даже если был период ремиссии. Это называется второй стадией и возникает из-за того, что вирус желтой лихорадки может инфицировать такие органы, как печень, сердце и почки.Это также известно как «токсическая» стадия инфекции, и около половины людей, достигших этой стадии, умирают.
К тяжелым осложнениям относятся:
- высокая температура
- боль в верхней части живота
- рвота — черная, рвота кофейной гущи
- кровотечение
- желтуха (пожелтение кожи и глаз)
- почечная недостаточность
- печеночная недостаточность
- смерть.
Иммунизация против желтой лихорадки
Если вы путешествуете или проезжаете через районы, зараженные желтой лихорадкой, некоторые страны требуют, чтобы вы были вакцинированы.Запись о вашей иммунизации должна быть внесена и подтверждена в вашем Международном свидетельстве о вакцинации или профилактике поставщиком медицинских услуг, уполномоченным ВОЗ на вакцинацию против желтой лихорадки.
Хотя в некоторых странах нет требований к въезду, в других могут потребоваться доказательства вакцинации от всех путешественников, чтобы выполнить требования въезда. Вы можете узнать, есть ли в странах, которые вы собираетесь посетить, требования к вакцинации против желтой лихорадки, посетив веб-сайт Smartraveller Министерства иностранных дел и торговли или спросив своего терапевта (врача) во время приема.
Лучше всего договориться о встрече с вашим терапевтом или врачом туристической клиники за шесть-восемь недель до отъезда на случай, если потребуется вакцинация. Вакцину против желтой лихорадки следует вводить как минимум за 10 дней до въезда в страну, где иммунизация является юридическим требованием, чтобы избежать карантинных процедур.
Для иммунизации против желтой лихорадки требуется всего одна доза вакцины, которая обычно дает большинству людей пожизненный иммунитет. Кроме того, в большинстве случаев после вакцинации сертификат действителен на всю жизнь.
Люди, которым следует сделать прививку от желтой лихорадки
К людям, которым следует сделать прививку от желтой лихорадки, относятся:
- людей старше девяти месяцев, путешествующих или проживающих в районах с высоким риском передачи желтой лихорадки
- человек, которые работают в лаборатории и регулярно работают с вирусом желтой лихорадки.
Люди, которым не следует вакцинироваться против желтой лихорадки
Вакцина не подходит для всех и не должна вводиться людям, которые:
- моложе девяти месяцев
- имели тяжелую аллергическую реакцию (анафилаксию) на более ранняя доза вакцины
- имели тяжелую аллергическую реакцию (анафилаксию) на любой компонент вакцины
- имели аллергию на яйца
- имели ослабленную иммунную систему из-за болезни или медицинского лечения
- имели в анамнезе заболевание тимуса — включая миастению, тимому, тимэктомию, синдром ДиДжорджи или случаи повреждения тимуса в результате химиотерапии, лучевой терапии или в результате осложнений после трансплантации.
Беременность и иммунизация против желтой лихорадки
Иммунизация против желтой лихорадки обычно не рекомендуется беременным женщинам или кормящим грудью младенцам в возрасте до девяти месяцев. Поговорите со своим врачом, если вы беременны и не можете избежать поездки в район, где широко распространена желтая лихорадка.
Контрольный список перед вакцинацией
Перед вакцинацией сообщите своему врачу или медсестре, если вы или кто-либо из ваших подопечных:
- моложе девяти месяцев
- вы беременны или собираетесь забеременеть
- плохо себя чувствуете (температура выше 38.5 ˚C)
- имеет аллергию на любые другие лекарства или вещества
- имел серьезную реакцию на любую вакцину
- имел серьезную реакцию на любой компонент вакцины
- имел серьезную аллергию на что-либо
- имел болезнь или если вы проходите лечение, вызывающее низкий иммунитет.
- принимает какие-либо лекарства, отпускаемые по рецепту или без рецепта.
- беременна или намеревается забеременеть.
Побочные эффекты вакцины против желтой лихорадки
Иммунизация против желтой лихорадки обычно эффективна и безопасна, хотя все лекарства могут иметь нежелательные побочные эффекты.
Побочные эффекты вакцины редки и обычно легкие, но в течение 5-10 дней после вакцинации могут включать:
- субфебрильная температура (лихорадка)
- легкая головная боль
- мышечные боли.
Многие инъекции вакцины могут вызвать болезненность, покраснение, зуд, отек или жжение в месте инъекции в течение одного-двух дней. Для облегчения дискомфорта может потребоваться парацетамол.
Существует ряд вариантов лечения, которые могут уменьшить побочные эффекты вакцины, в том числе:
- давать дополнительные жидкости для питья и не переодеваться в случае лихорадки
- , хотя рутинное использование парацетамола после вакцинации не рекомендуется, при лихорадке можно дать парацетамол — проверьте правильную дозу на этикетке или поговорите со своим фармацевтом (особенно при назначении парацетамола детям).
Обеспокоенность по поводу побочных эффектов
Если реакция после иммунизации неожиданная, стойкая или серьезная, или если вы беспокоитесь, как можно скорее обратитесь к своему терапевту (врачу) или провайдеру иммунизации или сразу же обратитесь в больницу.
В Виктории о побочных эффектах иммунизации можно сообщать в SAEFVIC — центральную службу отчетности о любых значительных нежелательных явлениях после иммунизации.
Вы можете обсудить со своим поставщиком услуг иммунизации, как сообщать о нежелательных явлениях в других штатах или территориях.Также важно обратиться за медицинской помощью, если вы (или ваш ребенок) нездоровы, поскольку это может быть связано с другим заболеванием, а не с вакцинацией.
Редкие побочные эффекты
Существует очень небольшой риск серьезной аллергической реакции (анафилаксии) на любую вакцину. Вот почему вам рекомендуется оставаться в клинике или в хирургическом отделении не менее 15 минут после иммунизации на случай, если потребуется дальнейшее лечение.
Два очень редких побочных эффекта, связанных с вакциной против желтой лихорадки, — это воспаление мозга (менингоэнцефалит) и органная недостаточность (висцеротропное заболевание).
