Маловесный для данного срока беременности новорожденный
Маловесный новорожденный – недоношенный, доношенный или переношенный ребенок, который весит меньше нормы для срока его внутриутробного развития.
Несмотря на недостаток веса, маловесные для гестационного возраста дети обычно выглядят и ведут себя так же, как их ровесники с нормальным весом. В отличие от недоношенного маловесный для гестационного возраста ребенок, достигший полного срока внутриутробного развития, имеет полностью развившиеся внутренние органы. Если рост ребенка был замедлен из-за недостаточного питания в матке, при полноценном питании он может начать быстро расти после родов.
Плод, развитие которого было замедлено из-за плохой функции плаценты, может страдать от недостатка кислорода во время родов. При каждом сокращении матки артерии матери, ведущие к плаценте, сжимаются в том месте, где пересекают стенку матки, так что через них проходит меньшее количество крови. Если функция плаценты перед родами была пограничной, снижение кровоснабжения во время родов может нарушить доставку кислорода и привести к повреждению плода. В норме частота сердечных сокращений плода во время схваток замедляется. Если она восстанавливается медленно (позднее учащение) или не изменяется, когда плод продвигается по родовым путям, это может свидетельствовать о недостаточной доставке кислорода. При появлении признаков патологического состояния плода родоразрешение проводят быстро, часто с помощью кесарева сечения.
В норме частота сердечных сокращений плода во время схваток замедляется. Если она восстанавливается медленно (позднее учащение) или не изменяется, когда плод продвигается по родовым путям, это может свидетельствовать о недостаточной доставке кислорода. При появлении признаков патологического состояния плода родоразрешение проводят быстро, часто с помощью кесарева сечения.
Новорожденный при рождении может быть маловесным по ряду причин. К ним, в частности, относятся наследственные факторы (маленький рост родителей или генетическое заболевание) и плохое функционирование плаценты, которая не обеспечивала плоду достаточного количества питательных веществ и кислорода. Нарушение функций плаценты происходит, если во время беременности у матери было повышение артериального давления, имеется заболевание почек или сахарный диабет. У беременных, употребляющих наркотики, много спиртных напитков или курящих, маловесные для данного срока беременности (гестационного возраста) дети рождаются чаще.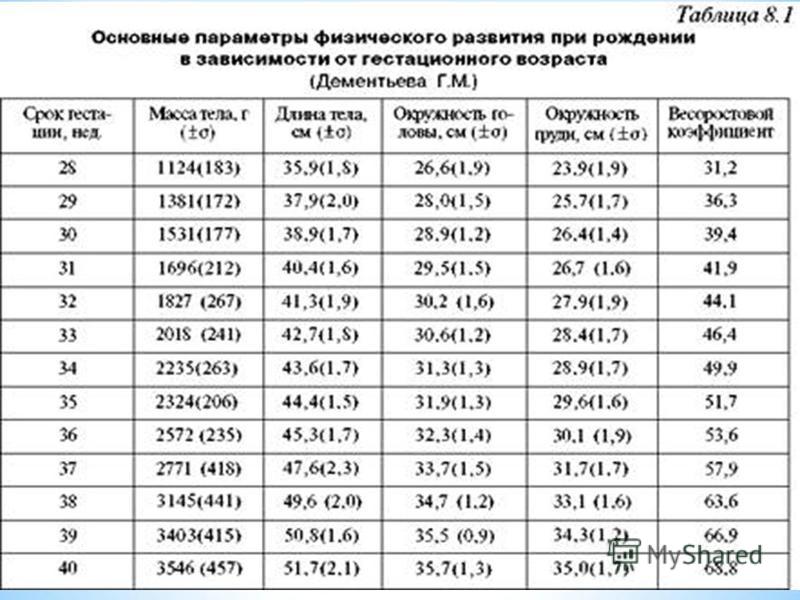 К более редким причинам нарушения внутриутробного роста плода относятся инфекция матери или плода цитомегаловирусом, вирусом краснухи, а также токсоплазмоз.
К более редким причинам нарушения внутриутробного роста плода относятся инфекция матери или плода цитомегаловирусом, вирусом краснухи, а также токсоплазмоз.
У маловесного для данного срока беременности, так же как и у переношенного, ребенка в первые часы и дни после родоразрешения более вероятно снижение содержания сахара (глюкозы) в крови – гипогликемия, поскольку в конце беременности у плода нет достаточных запасов глюкозы.
перспективы физического развития и состояния здоровья на первом году жизни – тема научной статьи по наукам о здоровье читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
М266
МАТЕРИАЛЫ КОНГРЕССА «ЗДОРОВЫЕ ДЕТИ — БУДУЩЕЕ СТРАНЫ»
МАЛОВЕСНЫЕ К СРОКУ ГЕСТАЦИИ: ПЕРСПЕКТИВЫ ФИЗИЧЕСКОГО РАЗВИТИЯ И СОСТОЯНИЯ ЗДОРОВЬЯ НА ПЕРВОМ ГОДУ ЖИЗНИ
© Прилуцкая Вероника Анатольевна, Пискун Татьяна Александровна, Рамизовская Анастасия Андреевна
УО «Белорусский государственный медицинский университет».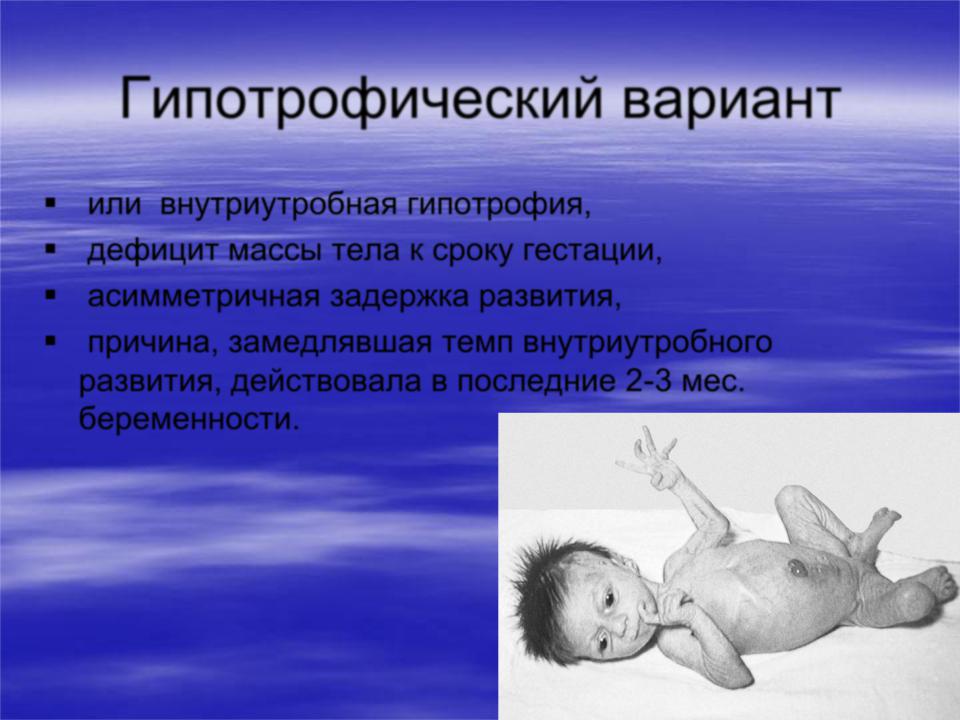 220116, Беларусь, Минск, пр. Дзержинского, 83. E-mail: [email protected]
220116, Беларусь, Минск, пр. Дзержинского, 83. E-mail: [email protected]
Ключевые слова: новорожденный; маловесный к сроку гестации; здоровье; антропометрия
Частота развития синдрома задержки внутриутробного роста (ЗВУР) составляет 2-36% в зависимости от региональных особенностей и не имеет тенденции к снижению. Маловесные к сроку гестации новорожденные имеют большую заболеваемость и смертность, чем дети, развитие которых соответствует их гестационному возрасту, что обусловливает актуальность проведения исследований в этой области.
Цель: проанализировать особенности физического развития (ФР) и состояния здоровья маленьких и маловесных к сроку гестации доношенных детей на первом году жизни.
материал и методы
Проведена оценка антропометрических показателей, результатов гематологического и инструментального обследования 43 новорожденных маловесных для срока гестации (группа 1, основная) и 21 соответствующего гестационному возрасту (группа 2, контрольная), рожденных в ГУ РНПЦ «Мать и дитя» в 2014-2015 годы. Группы сопоставимы по сроку гестации и полу, возрасту матерей. Средний срок гестации составил 38,0±0,7 нед в основной группе, 39,2±0,8 нед — в контрольной. В группе 1 мальчиков 31,4%, девочек 68,6%, в контроле — 46,7% и 53,3%. Масса тела детей основной группы при рождении составила 2425,8±199,1 г, контрольной — 3288,6±228,1 г (Р<0,01). ИМТ у детей со ЗВУР был 11,0±0,6 кг/м2, в контроле — 12,3±0,7 кг/м2 (Р<0,01). Полученные данные обработаны методами параметрической и непараметрической статистики с применением Excel 2013, Statistica 10.0.
Группы сопоставимы по сроку гестации и полу, возрасту матерей. Средний срок гестации составил 38,0±0,7 нед в основной группе, 39,2±0,8 нед — в контрольной. В группе 1 мальчиков 31,4%, девочек 68,6%, в контроле — 46,7% и 53,3%. Масса тела детей основной группы при рождении составила 2425,8±199,1 г, контрольной — 3288,6±228,1 г (Р<0,01). ИМТ у детей со ЗВУР был 11,0±0,6 кг/м2, в контроле — 12,3±0,7 кг/м2 (Р<0,01). Полученные данные обработаны методами параметрической и непараметрической статистики с применением Excel 2013, Statistica 10.0.
результаты и их обсуждение
Факторами риска развития ЗВУР были угроза прерывания в 1-м триместре (Р<0,05), в 3-м триместре хроническая фетоплацентарная недостаточность (42,9% в основной группе и 13,3% в контроле, Р=0,04), кольпит (48,6% и 13,3% соответственно, Р=0,04), гестоз (25,7% и 6,7%, Р=0,048), хроническая маточная гипоксия плода (22,9% и 13,3%, Р>0,05). 45,7% детей группы 1 родилось от второй беременности, 42,9% от первой, 11,4% от третьей и последующих. В группе 2 данные показатели — 33,3%, 46,4% и 20,3%. 3 (8,7%) детей основной группы рождены благодаря процедуре ЭКО. Маловесные к сроку гестации достоверно чаще требовали перевода на второй этап (51,4% основной группы и 20,0% детей группы контроля, Р=0,04). Основными причинами перевода были врождённая пневмония (26,3%), ОРИ (15,8%), неонатальная желтуха (26,3%), церебральная ишемия (31,6%), ВПС (10,5%).
45,7% детей группы 1 родилось от второй беременности, 42,9% от первой, 11,4% от третьей и последующих. В группе 2 данные показатели — 33,3%, 46,4% и 20,3%. 3 (8,7%) детей основной группы рождены благодаря процедуре ЭКО. Маловесные к сроку гестации достоверно чаще требовали перевода на второй этап (51,4% основной группы и 20,0% детей группы контроля, Р=0,04). Основными причинами перевода были врождённая пневмония (26,3%), ОРИ (15,8%), неонатальная желтуха (26,3%), церебральная ишемия (31,6%), ВПС (10,5%).
При внутригрупповом анализе установлено, что в основной группе 71,0% детей имели массу и длину тела при рождении ниже 10-й перцентили, 29,0% — только массу. Масса и длина тела в подгруппах составила 2569,0 г и 2365,8 г, 48,3 см и 46,2 см соответственно. Различий по гестационному сроку, половому составу, оценке по шкале Апгар у младенцев двух подгрупп не было. Среди всех детей, потребовавших лечения на втором этапе, маленьких оказалось 63,2%, маловесных — 36,8%.
Большинство (87%) детей, родившихся маловесными, демонстрировали ускоренные темпы роста после рождения. При оценке ФР на 1-м и 3-м месяцах жизни выявлено, что дети со ЗВУР при рождении затем опережали показатели прибавки массы и длины тела группы контроля (в основной группе за 3 месяца — 2970,1±281,2 г, в группе контроля — 2465,4±362,3 г, Р<0,05). Однако средние антропометрические показатели были достоверно ниже параметров детей группы 2 (5437,4±910,6 г и
МАТЕРИАЛЫ КОНГРЕССА «ЗДОРОВЫЕ ДЕТИ — БУДУЩЕЕ СТРАНЫ»
М267
6270,3±1662,4 г, Р<0,05 и 38,7±8,2 см и 41,9±13,1 см, Р<0,05). К 1 году масса — 9,26 [8,60; 10,10] и 10,26 [9,95; 10,83] кг соответственно (Р<0,01).
У 60,0% детей к 3 месяцам сохранялась патология нервной системы, у 37,1% — сердечно-сосудистой.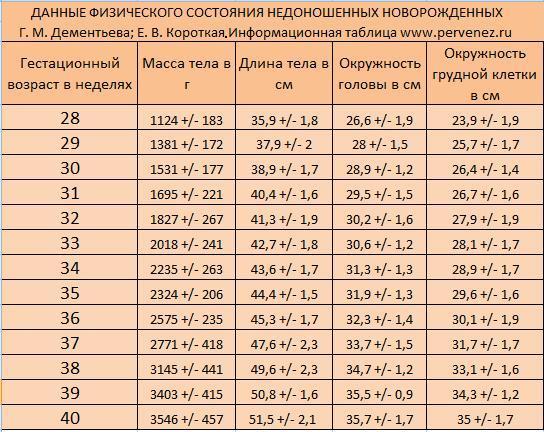 Анемия легкой степени тяжести встречалась в основной группе с частотой 31,4% на первом месяце жизни и была у 17,1% младенцев в три месяца, у 8,6% сохранялась до 7 месяцев жизни. Установлен ранний перевод младенцев основной группы на искусственное вскармливание. После третьего месяца жизни 37,2% маловесных детей получало заменители грудного молока.
Анемия легкой степени тяжести встречалась в основной группе с частотой 31,4% на первом месяце жизни и была у 17,1% младенцев в три месяца, у 8,6% сохранялась до 7 месяцев жизни. Установлен ранний перевод младенцев основной группы на искусственное вскармливание. После третьего месяца жизни 37,2% маловесных детей получало заменители грудного молока.
По результатам анализа медицинской документации 45,7% младенцев основной группы не были привиты согласно декретированным срокам. Причинами отвода вакцинации в возрасте 3-х месяцев жизни у детей группы 1 являлись синдром двигательных нарушений, задержка моторного развития, синдром общемозговых нарушений, составившие суммарно 54,5%, анемия (13,6%), текущая респираторная инфекции (18,3%), атопический дерматит (4,5%).
Выводы
Доношенные младенцы, рожденные маловесными к сроку гестации, характеризуются высоким риском развития отклонений на первом году жизни, что обосновывает необходимость тщательного мониторинга состояния здоровья у данной категории детей с оптимальной организацией структуры питания, проведением необходимой коррекции рационов, назначением лечебно-оздоровительных мероприятий.
Маловесный малышок — КГБУЗ «Детская городская клиническая больница №9» город Хабаровск
Просмотров:
683
Комментирует Дубровина Марина Алектовна, врач-невролог лечебно-консультативного отделения КГБУЗ ДГКБ № 9
Малый вес при рождении ребёнка – это не просто цифры, записанные в медицинской книжке. Это информация, которая должна стать сигналом для заботливых родителей. Такие детки требуют особого внимания.
-Какие дети считаются маловесными?
-Маловесный ребёнок – это малыш, который родился недоношенным либо с задержкой внутриутробного развития, весом меньше трёх килограмм. Таких детей относят к группе риска по развитию различных неблагополучных состояний.
-Чем может быть вызван малый вес ребёнка?
-Вероятнее всего, закладка и развитие плода проходили в неблагоприятных условиях: на фоне хронической интоксикации (курение, алкоголь), недостаточности плацентарного кровообращения, обострения хронических и перенесённых во время беременности острых заболеваний матери. Негативное влияние на развитие плода могли оказать и факторы окружающей среды, такие как лесные пожары и задымление.
Негативное влияние на развитие плода могли оказать и факторы окружающей среды, такие как лесные пожары и задымление.
-К определённому сроку малыш набрал нужный вес, догнал норму для своего возраста. Может, родителям больше не стоит волноваться о том, что их ребёнок особенный?
-Закладка всех систем, в том числе нервной и сердечно-сосудистой, у маловесного ребёнка шла в условиях гипоксии. Поэтому в какой-то критической ситуации можно ожидать, что эти системы дадут сбой. Чаще всего это происходит со стороны нервной системы. У маловесного ребёнка высока вероятность развития судорожного синдрома на фоне значительной гипертермии.
-Какие ещё особенности есть у маловесных детей?
-У маловесных детей свои биоритмы, свой режим сна и бодрствования. Поэтому их нельзя втискивать в строгие режимные рамки. Распорядок, конечно, нужен, но родителям важно помнить, что такой малыш может устать от рядовой ситуации, когда родители и не думают, что они как-то нагрузили своего ребёнка.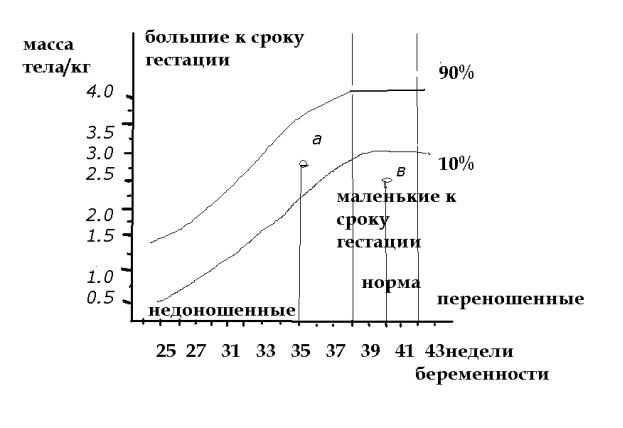 Поэтому если вы видите, что ребёнок устал, капризничает, выделите время для отдыха, дайте ему немного отдохнуть. За этот промежуток сна, 15-20 минут, он сможет восстановиться, нервная и сердечно – сосудистая системы придут в норму.
Поэтому если вы видите, что ребёнок устал, капризничает, выделите время для отдыха, дайте ему немного отдохнуть. За этот промежуток сна, 15-20 минут, он сможет восстановиться, нервная и сердечно – сосудистая системы придут в норму.
-Показан ли спорт для ребят, которые при рождении были маловесными?
-Это вопрос индивидуальный и зависит от того, как они будут переносить физические нагрузки. Если речь идёт о профессиональном спорте, то, скорее всего, такие дети спортсменами не станут, а занятия в секциях, в бассейне не противопоказаны. При этом важно, чтобы было время не только для занятий, но и для полноценного отдыха, а лучший отдых для нервной системы – это сон. Компьютер и телевизор в качестве отдыха не рассматриваются: и то, и другое связано с большой нагрузкой на зрение и нервную систему в целом, что, несомненно, скажется на физическом и психическом состоянии ребёнка.
-Неужели даже до подросткового возраста родители должны помнить, что их малыш родился маловесным?
-Да. В пубертатный период у таких детей чаще встречаются дисфункциональные расстройства вегетативной нервной системы: головная боль, головокружение, бессонница или сонливость, нестабильность артериального давления, повышенная утомляемость, невротизация. Поэтому и здесь рекомендован отдых, сон, а также смена видов деятельности: чередование умственной и физической. Ну и, конечно, правильное полноценное питание.
В пубертатный период у таких детей чаще встречаются дисфункциональные расстройства вегетативной нервной системы: головная боль, головокружение, бессонница или сонливость, нестабильность артериального давления, повышенная утомляемость, невротизация. Поэтому и здесь рекомендован отдых, сон, а также смена видов деятельности: чередование умственной и физической. Ну и, конечно, правильное полноценное питание.
По материалам журнала
«Мама и малыш в ХАБАРОВСКЕ»
Сентябрь-ноябрь 2012 № 4
ОСОБЕННОСТИ НЕОНАТАЛЬНОГО ПЕРИОДА У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ С ЗАДЕРЖКОЙ ВНУТРИУТРОБНОГО РАЗВИТИЯ
13 Mar 2013
УДК 616-053.31; 616-053; 612.65
С.М.1 Кененбаева, Д.Т.1 Нарымбаева, Е.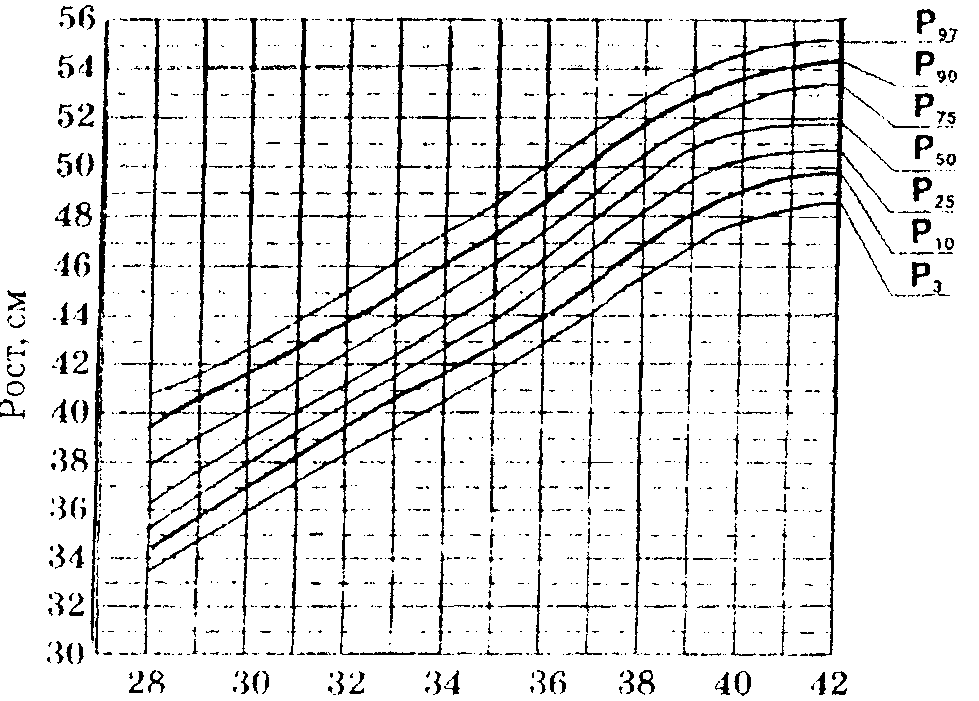 В.1 Тикунова, Ж.Б.1 Оспанова,
В.1 Тикунова, Ж.Б.1 Оспанова,
Г.М.2 Абдуллаева, А.Т.2 Каримханова
1 Отделение новорожденныхГККП «Городской родильный дом №5» г. Алматы,
2 Курс педиатрии и неонатологии Института постдипломного образования КазНМУ им. С.Д. Асфендиярова
В данной статье представлены особенности течения неонатального периода у детей с задержкой внутриутробного развития (ЗВУР). По сравнению с новорожденными с нормальными антропометрическими данными, у доношенных новорожденных с ЗВУР достоверно чаще были низкие оценки по шкале Апгар на 1 и 5 минуте после рождения. Асфиксия была зарегистрирована только в группе новорожденных с ЗВУР. В неонатальном периоде у детей с ЗВУР представлены следующие патологические синдромы: желтухи новорожденных (66,1%), отечный синдром (46,3%), полицитемия (22%), гипокальциемия (19%), патологические синдромы потери веса (8,3%). Желтуха у новорожденных с ЗВУРносила более длительный характер и характеризовалась более высоким почасовымприростом общего билирубина, который требует длительной интенсивной терапии. В неонатальном периоде 77,3% новорожденных с ЗВУР имеют острые респираторные инфекции, у 15% таких детей обнаружены внутриутробные инфекции. Частота врожденного порока сердца составляет 7,5% у новорожденных с ЗВУР. Почти у всех новорожденных с ЗВУР наблюдались гипоксически-ишемические поражения центральной нервной системы.
В неонатальном периоде у детей с ЗВУР представлены следующие патологические синдромы: желтухи новорожденных (66,1%), отечный синдром (46,3%), полицитемия (22%), гипокальциемия (19%), патологические синдромы потери веса (8,3%). Желтуха у новорожденных с ЗВУРносила более длительный характер и характеризовалась более высоким почасовымприростом общего билирубина, который требует длительной интенсивной терапии. В неонатальном периоде 77,3% новорожденных с ЗВУР имеют острые респираторные инфекции, у 15% таких детей обнаружены внутриутробные инфекции. Частота врожденного порока сердца составляет 7,5% у новорожденных с ЗВУР. Почти у всех новорожденных с ЗВУР наблюдались гипоксически-ишемические поражения центральной нервной системы.
Актуальность. Синдром задержки внутриутробного развития (ЗВУР) у новорожденных является одной их актуальных проблем современной педиатрии. ЗВУР – это патологическое состояние, при котором основные параметры физического развития новорожденного находятся ниже 10й перцентили по отношению к его гестационному сроку [1]. В клинической практике диагнозы формируются согласно международной классификации болезней 10-го пересмотра (МКБ-10): Р05.0 – «Маловесный для гестационного возраста плод»; Р05.1 – «Малый размер плода для гестационного возраста», которые объединяются в подрубрику Р05 – «Замедленный рост и недостаточность питания плода». По литературным данным, популяционная частота маловесных и малых к сроку гестации новорожденных составляет от 2,4 до 36% [2, 3, 4]. Показатель смертности среди младенцев данной группы в 3-10 раз выше, чем у новорожденных с нормальным внутриутробным развитием [5, 6, 7]. По данным ряда автором, частыми осложнениями раннего неонатального периода у детей со ЗВУР являются: асфиксия при рождении и внутриутробная хроническая гипоксия, синдром дыхательным расстройств по типу персистирующей фетальной циркуляции, гипотермия, гипокальцийемия, гипогликемия, геморрагический синдром, гипербилирубинемия, наслоение вторичных вирусно-бактериальных инфекций [8, 9].
В клинической практике диагнозы формируются согласно международной классификации болезней 10-го пересмотра (МКБ-10): Р05.0 – «Маловесный для гестационного возраста плод»; Р05.1 – «Малый размер плода для гестационного возраста», которые объединяются в подрубрику Р05 – «Замедленный рост и недостаточность питания плода». По литературным данным, популяционная частота маловесных и малых к сроку гестации новорожденных составляет от 2,4 до 36% [2, 3, 4]. Показатель смертности среди младенцев данной группы в 3-10 раз выше, чем у новорожденных с нормальным внутриутробным развитием [5, 6, 7]. По данным ряда автором, частыми осложнениями раннего неонатального периода у детей со ЗВУР являются: асфиксия при рождении и внутриутробная хроническая гипоксия, синдром дыхательным расстройств по типу персистирующей фетальной циркуляции, гипотермия, гипокальцийемия, гипогликемия, геморрагический синдром, гипербилирубинемия, наслоение вторичных вирусно-бактериальных инфекций [8, 9].
Целью проведенного исследования являлась оценка особенностей течения неонатального периода у доношенных новорожденных с задержкой внутриутробного развития.
Материалы и методы исследования. Проведен ретроспективный анализ данных 160 историй развития новорожденных (форма 097/у) за 2010-2012 годы. По центильным таблицам дети были разделены на две группы: 1-я группа (основная) – 100 доношенных новорожденных с синдромом ЗВУР (маловесных/малых к сроку гестации), 2-я группа (контрольная) 60 доношенных новорожденных с антропометрическими показателями, соответствующими сроку гестации. Проанализированы факторы социально-биологического риска у их матерей: возраст паритет беременности и родов, наличие зарегистрированного брака, уровень образования, частота генитальной и экстрагенитальной патологии, течение беременности и родов.
Диагностика нарушений роста и развития новорожденных проведена была при помощи оценки основных антропометрических параметров (массы тела, длины тела, окружностей головы и грудной клетки) по центильным таблицам [10]. Проведен анализ данных новорожденных, таких как – состояние при рождении, особенности течения неонатального периода, уровень заболеваемости, показатель смертности. Были использованы данные лабораторных и инструментальных исследований, выполненных в соответствии с имеющими клиническими протоколами обследования новорожденных.Полученные данные обработаны статистическими методами с применением пакета прикладной программы Statistica 6.1. Описательная статистика качественных признаков представлена абсолютными и относительными частотами. Различия считали статистически значимыми при р<0,05.
Были использованы данные лабораторных и инструментальных исследований, выполненных в соответствии с имеющими клиническими протоколами обследования новорожденных.Полученные данные обработаны статистическими методами с применением пакета прикладной программы Statistica 6.1. Описательная статистика качественных признаков представлена абсолютными и относительными частотами. Различия считали статистически значимыми при р<0,05.
Результаты и их обсуждение. Проведен анализ социально-биологического анамнеза матерей в исследуемых группах новорожденных. Возраст матерей составлял 27±5,5 года в основной группе и 27,5±5,6 года в группе контроля. Достоверных различий по уровню образования у матерей в группах не отмечалось. Вредные привычки (курение и злоупотребление алкоголем) достоверно чаще отмечалось в основной группе в 15,8% случаев, против 1,7%. В основной группе у 27,3% женщин брак был не зарегистрирован, что в 2,3 раза чаще (р<0,05), чем в группе контроля (11,7%). Среди экстрагенитальной патологии у матерей основной группы лидировали болезни системы кровообращения (9,7%), затем по частоте убывания, болезни органов дыхания (9%), болезни почек (8,7%), болезни органов пищеварения (8,3%), болезни щитовидной железы (5,2%), и у 3,7% пациенток зарегистрированы хронические инфекционно-воспалительные заболевания. В контрольной группе превалировали болезни органов пищеварения (25%),болезни почек (6,7%). Практически одинаковое количество женщин в основной и контрольной группе 62%и 65% соответственно, имели гинекологические заболевания в анамнезе. Первая по счету беременность была зарегистрирована в основной группе в 49% случаев против 40% в группе контроля. В основной группе роды были первыми у 66% женщин, вторые по счету у 25% и третьими у 28%.В контрольной группе роды были первыми у 58% женщин, вторые по счету у 33% и третьими у 8%. Отягощенный акушерский анамнез имели в равной степени матери обеих групп – 37,7% против 30% (р<0,05). Осложненное течение беременности у женщин основной группы наблюдалось в 1,4 раза чаще, чем в группе контроля (94,3% против 68,3%; р<0,05). Среди осложнений беременности у матерей основной группы достоверно чаще зарегистрированы следующие состояния: хроническая фетоплацентарная недостаточность (ХФПН), подтвержденная доплерометрическим исследованием сосудов плаценты (59,3% против 6,7%; р<0,05), ХФПН в сочетании с ЗВУР у 40,3% женщин основной группы; угроза прерывания беременности и/или преждевременных родов (36,3% против 13,3%; р<0,05), гестоз (23% против 10%; р<0,05).
В контрольной группе превалировали болезни органов пищеварения (25%),болезни почек (6,7%). Практически одинаковое количество женщин в основной и контрольной группе 62%и 65% соответственно, имели гинекологические заболевания в анамнезе. Первая по счету беременность была зарегистрирована в основной группе в 49% случаев против 40% в группе контроля. В основной группе роды были первыми у 66% женщин, вторые по счету у 25% и третьими у 28%.В контрольной группе роды были первыми у 58% женщин, вторые по счету у 33% и третьими у 8%. Отягощенный акушерский анамнез имели в равной степени матери обеих групп – 37,7% против 30% (р<0,05). Осложненное течение беременности у женщин основной группы наблюдалось в 1,4 раза чаще, чем в группе контроля (94,3% против 68,3%; р<0,05). Среди осложнений беременности у матерей основной группы достоверно чаще зарегистрированы следующие состояния: хроническая фетоплацентарная недостаточность (ХФПН), подтвержденная доплерометрическим исследованием сосудов плаценты (59,3% против 6,7%; р<0,05), ХФПН в сочетании с ЗВУР у 40,3% женщин основной группы; угроза прерывания беременности и/или преждевременных родов (36,3% против 13,3%; р<0,05), гестоз (23% против 10%; р<0,05). Достоверных различий по наличию анемии беременных в группах не получено (21% и 17%), также не было выявлено различий по способу родоразрешения (39% и 30%). Однако в основной группе операция кесарева сечения по экстренным показаниям выполнялась в 2,7 раза чаще, чем в группе контроля (45,3% против 16,7%; р<0,05). Осложненное течение родов наблюдалось в 4,7 раза чаще у рожениц основной группы (55,3% против 11,7%; р<0,05). Достоверно чаще в основной группе среди осложнений родов отмечались: быстрые роды (11,7% против 1,7%; р<0,05), мекониальные воды (13,3% против 1,7%; р<0,05), раннее излитие околоплодных вод (7% против 0%; р<0,05). Не наблюдалось достоверных отличий по таким осложнениям, как длительный безводный период и обвитие пуповиной.
Достоверных различий по наличию анемии беременных в группах не получено (21% и 17%), также не было выявлено различий по способу родоразрешения (39% и 30%). Однако в основной группе операция кесарева сечения по экстренным показаниям выполнялась в 2,7 раза чаще, чем в группе контроля (45,3% против 16,7%; р<0,05). Осложненное течение родов наблюдалось в 4,7 раза чаще у рожениц основной группы (55,3% против 11,7%; р<0,05). Достоверно чаще в основной группе среди осложнений родов отмечались: быстрые роды (11,7% против 1,7%; р<0,05), мекониальные воды (13,3% против 1,7%; р<0,05), раннее излитие околоплодных вод (7% против 0%; р<0,05). Не наблюдалось достоверных отличий по таким осложнениям, как длительный безводный период и обвитие пуповиной.
Антропометрические данные новорожденных исследуемых групп представлены в таблице 1, из которой следует, что новорожденные основной группы по сравнению с младенцами контрольной группы имели низкую массу и длину тела, окружность головы и грудной клетки, этим подтверждая наличие синдрома задержки внутриутробного развития.
Таблица 1 — Антропометрические показатели новорожденных исследуемых групп
Показатель | Основная группа (n=100), M±m | Контрольная группа (n=60), M±m | р |
| Гестационный возраст, недель | 38,5±1,11 | 38,8±1,08 | < 0,05 |
| Масса тела при рождении, гр | 2361±211 | 3538±286 | < 0,001 |
| Длина тела при рождении, см | 47,3±1,71 | 52,6±1,84 | < 0,001 |
| Окружность головы, см | 32,3±1,29 | 34,9±1,34 | < 0,001 |
| Окружность головы, см | 30±1,65 | 33,9±1,22 | < 0,001 |
Примечание. М – среднее значение признака, m – отклонение, р – критерий достоверности М – среднее значение признака, m – отклонение, р – критерий достоверности | |||
Из таблицы 1 следует, что новорожденные основной группы по сравнению с младенцами контрольной группы имели достоверно более низкую массу (р<0,001), длину тела (р<0,001), окружность головы (р<0,001) и окружность грудной клетки (р<0,001). Следует отметить, сто исследуемые группы сопоставимы по гестационному возрасту. В основной группе девочек 53% и мальчиков 48%, против 45% и 55% в контрольной соответственно. Проведенный анализ данных по состоянию детей при рождении, показал, что в основной группе в тяжелом состоянии родилось 14% детей, в средней степени тяжести – 86% младенцев. В контрольной группе все дети родились в удовлетворительном состоянии. Оценка по шкале Апгар на 1-й и 5-й минуте у новорожденных основной группы (маловесных/малых к сроку гестации) была достоверно ниже, чем у детей в контрольной группе (р<0,05). Асфиксия тяжелой степени (0-3 балла по шкале Апгар) наблюдалась у 0,7% детей, которые в дальнейшем нуждались в проведении искусственной вентиляции легких сразу после рождения. Асфиксия средней степени тяжести (4-6 баллов по шкале Апгар) наблюдалась у 6,3% новорожденных основной группы. Следует отметить, что асфиксия при рождении была диагностирована только среди детей основной группы. Течение раннего неонатального периода у детей с ЗВУР, характеризовалось рядом патологическихсиндромов и состояний. Неонатальная (конъюгационная) желтуха в 3,3 раза чаще отмечалась у новорожденных основной группы (р<0,05). Уровень общего билирубина, определенный в сыворотке венозной крови на 3-и и 4-и сутки жизни, был достоверно выше в группе маловесных и малых к сроку гестации новорожденных 234 (177-290; n=100) мкмоль/л, против 199 (167-228; n=60)мкмоль/л в контрольной группе. При этом, более высокий почасовой прирост общего билирубина (3,3 ± 1,5 мкмоль/л в час) отмечен у детей с ЗВУР, когда как, у детей контрольной группы этот показатель составил 2,2 ± 0,6 мкмоль/л в час. Уровень билирубина свыше 250 мкмоль/л отмечен у 46% новорожденных с ЗВУР, в контрольной группе таких детей было двое (у одного -260 мкмоль/л, за счет кефалогематомы, и у второго – 255 мкмоль/л за счет дефекта вскармливания в первые дни жизни).
Асфиксия средней степени тяжести (4-6 баллов по шкале Апгар) наблюдалась у 6,3% новорожденных основной группы. Следует отметить, что асфиксия при рождении была диагностирована только среди детей основной группы. Течение раннего неонатального периода у детей с ЗВУР, характеризовалось рядом патологическихсиндромов и состояний. Неонатальная (конъюгационная) желтуха в 3,3 раза чаще отмечалась у новорожденных основной группы (р<0,05). Уровень общего билирубина, определенный в сыворотке венозной крови на 3-и и 4-и сутки жизни, был достоверно выше в группе маловесных и малых к сроку гестации новорожденных 234 (177-290; n=100) мкмоль/л, против 199 (167-228; n=60)мкмоль/л в контрольной группе. При этом, более высокий почасовой прирост общего билирубина (3,3 ± 1,5 мкмоль/л в час) отмечен у детей с ЗВУР, когда как, у детей контрольной группы этот показатель составил 2,2 ± 0,6 мкмоль/л в час. Уровень билирубина свыше 250 мкмоль/л отмечен у 46% новорожденных с ЗВУР, в контрольной группе таких детей было двое (у одного -260 мкмоль/л, за счет кефалогематомы, и у второго – 255 мкмоль/л за счет дефекта вскармливания в первые дни жизни). У детей основной группы длительность желтухи составила 14,7 ± 2,9 суток, в группе контроля 7,5 ± 0,5 суток. В проведении фототерапии нуждались все новорожденные основной группы с желтухой и 6 детей из группы контроля. Отечный синдром наблюдался у 46% новорожденных с ЗВУР и не был зарегистрирован в группе контроля. У 9% детей основной группы отмечалась гипопротеинемия (уровень белка в крови не превышал 45 г/л) и ее уровень был достоверно ниже в основной группе чем в контрольной (р<0,05). Транзиторная гипогликемия отмечалась у 36% детей основной группы в пределах 2,55-3,89 (3,29; n=100) ммоль/л и у 23,3% детей группы контроля 2,6-4,4 (3,3; n=60). Частота гипогликемий была в 1,6 раза выше в основной группе (р<0,05). Полицитэмия в 3,3 раза чаще наблюдалась у детей основной группы (22% против 6,7%; р<0,05). У детей с ЗВУР в течении неонатального периода, отмечалась гипокальцийемия в 17% случаях, токсическая эритема в 19%, патологическая потеря массы тела (более 2% от массы тела за сутки) у 8% детей.
У детей основной группы длительность желтухи составила 14,7 ± 2,9 суток, в группе контроля 7,5 ± 0,5 суток. В проведении фототерапии нуждались все новорожденные основной группы с желтухой и 6 детей из группы контроля. Отечный синдром наблюдался у 46% новорожденных с ЗВУР и не был зарегистрирован в группе контроля. У 9% детей основной группы отмечалась гипопротеинемия (уровень белка в крови не превышал 45 г/л) и ее уровень был достоверно ниже в основной группе чем в контрольной (р<0,05). Транзиторная гипогликемия отмечалась у 36% детей основной группы в пределах 2,55-3,89 (3,29; n=100) ммоль/л и у 23,3% детей группы контроля 2,6-4,4 (3,3; n=60). Частота гипогликемий была в 1,6 раза выше в основной группе (р<0,05). Полицитэмия в 3,3 раза чаще наблюдалась у детей основной группы (22% против 6,7%; р<0,05). У детей с ЗВУР в течении неонатального периода, отмечалась гипокальцийемия в 17% случаях, токсическая эритема в 19%, патологическая потеря массы тела (более 2% от массы тела за сутки) у 8% детей. Восстановление первоначальной массы тела происходило значительно позже у детей с ЗВУР – на 14,2±2,1 сутки, у детей в группе контроля – на 4,2±0,32 сутки (р<0,05). Обращал внимание тот факт, что отпадение пуповинного остатка у новорожденных с ЗВУР происходило на 5,2±0,94 сутки, в группе контроля – на 4,2±0,32 сутки (р<0,05). В таблице 2 представлена структура заболеваемости основной и контрольной групп.
Восстановление первоначальной массы тела происходило значительно позже у детей с ЗВУР – на 14,2±2,1 сутки, у детей в группе контроля – на 4,2±0,32 сутки (р<0,05). Обращал внимание тот факт, что отпадение пуповинного остатка у новорожденных с ЗВУР происходило на 5,2±0,94 сутки, в группе контроля – на 4,2±0,32 сутки (р<0,05). В таблице 2 представлена структура заболеваемости основной и контрольной групп.
Таблица 2 — Структура заболеваемости исследуемых новорожденных
Нозология | Частота заболеваемости детей, абс. ч. (%) | ||
Основная группа (n=100), абс.чис. (%) | Контрольная группа (n=60), абс.чис. (%) | р | |
| Маловесный к сроку гестации | 37 (37%) | – | |
| Малый к гестационному возрасту | 63 (63%) | – | |
| Асфиксия тяжелой степени | 2 (2%) | – | |
| Асфиксия средней степени тяжести | 6 (6%) | – | |
| Внутриутробная инфекция | 15 (15%) | – | |
| Неонатальная желтуха | 66 (66%) | 12 (20%) | <0,05 |
| Гипербилирубинэмия | 11 (11%) | – | |
| Отечный синдром | 46 (46%) | – | |
| Гипопротеинемия | 10 (10%) | 4 (6,7%) | <0,05 |
| Транзиторная гипогликемия | 36 (36%) | 14 (23,3%) | <0,05 |
| Токсическая эритема | 19 (19%) | – | |
| Полицитемия | 22 (22%) | 4 (6,7%) | <0,05 |
| Гипокальцийемия | 19 (19%) | 1 (1,7%) | <0,05 |
| Патологическая потеря массы тела | 8 (8%) | – | |
| Кефалогематома | 2 (2%) | – | |
| Врожденные пороки сердечнососудистой системы | 37 (37%) | 2 (3,3%) | <0,05 |
| Перинатальные поражения нервной системы | 59 (59%) | 2 (3,3%) | <0,05 |
Как показано в таблице 2 основную группу составили дети малые к сроку гестации в 63% и маловесные к сроку гестации – 37%. Большинство детей с ЗВУР в 78% случаев, были переведены на II-ой этап выхаживания для последующих лечения и реабилитации. Среднее пребывание в условиях стационара детей с ЗВУР составило 17,4±4,4 суток, в то же время здоровые дети выписывались в среднем на 5,6±1,0 сутки (р<0,05). Реализация внутриутробной инфекции имела место в 15% случаях у детей основной группы.В структуре внутриутробных инфекций в большинстве случаев (62%) отмечались микстинфекции, реже (38%) – мононфекции, что согласуется с литературными данными, указывающих на возрастание частоты и роли смешанных инфекций. Моноинфекции были представлены цитомегаловирусной инфекцией (ЦМВИ) (50%), инфекцией, вызванной вирусом простого герпеса (ВПГ) (27%), реже — хламидиозом (14%), микоплазмозом (7%). Микст-инфекции составили в 56% случаев ЦМВИ+ВПГ, ЦМВИ+токсоплазмоз (18%), ЦМВИ+хламидиоз (24%).Врожденные пороки сердца встречались в 7,5 раз чаще в основной группе (37%) против (2%) контрольной группы. Так, в основной группе дефекты межпредсердной перегородки (ДМПП) выявлены у 26% случаев, дефекты межжелудочковой перегородки (ДМЖП) у 6% детей, открытый артериальный проток (ОАП) в 5%, дисфункция клапанов у 3% детей.
Большинство детей с ЗВУР в 78% случаев, были переведены на II-ой этап выхаживания для последующих лечения и реабилитации. Среднее пребывание в условиях стационара детей с ЗВУР составило 17,4±4,4 суток, в то же время здоровые дети выписывались в среднем на 5,6±1,0 сутки (р<0,05). Реализация внутриутробной инфекции имела место в 15% случаях у детей основной группы.В структуре внутриутробных инфекций в большинстве случаев (62%) отмечались микстинфекции, реже (38%) – мононфекции, что согласуется с литературными данными, указывающих на возрастание частоты и роли смешанных инфекций. Моноинфекции были представлены цитомегаловирусной инфекцией (ЦМВИ) (50%), инфекцией, вызванной вирусом простого герпеса (ВПГ) (27%), реже — хламидиозом (14%), микоплазмозом (7%). Микст-инфекции составили в 56% случаев ЦМВИ+ВПГ, ЦМВИ+токсоплазмоз (18%), ЦМВИ+хламидиоз (24%).Врожденные пороки сердца встречались в 7,5 раз чаще в основной группе (37%) против (2%) контрольной группы. Так, в основной группе дефекты межпредсердной перегородки (ДМПП) выявлены у 26% случаев, дефекты межжелудочковой перегородки (ДМЖП) у 6% детей, открытый артериальный проток (ОАП) в 5%, дисфункция клапанов у 3% детей. В контрольной группе наблюдалось по одному случаю ДМПП (1,7%) и ДМЖП (1,7%). Практически у всех доношенных новорожденных, малых и маловесных к сроку гестации, наблюдалось гипоксически-ишемическое поражение ЦНС. Диагноз «перинатальная энцефалопатия» имел 39% новорожденных основной группы, «церебральная ишемия» — 59%, мышечная дистония – 61%, гипотония и гипорефлексия наблюдалась у 23% детей маловесных и малых к сроку гестации. Выраженная патологическая неврологическая симптоматика больше характерна для детей с ЗВУР, чем для новорожденных, антропометрические данные которых соответствовали сроку гестации.
В контрольной группе наблюдалось по одному случаю ДМПП (1,7%) и ДМЖП (1,7%). Практически у всех доношенных новорожденных, малых и маловесных к сроку гестации, наблюдалось гипоксически-ишемическое поражение ЦНС. Диагноз «перинатальная энцефалопатия» имел 39% новорожденных основной группы, «церебральная ишемия» — 59%, мышечная дистония – 61%, гипотония и гипорефлексия наблюдалась у 23% детей маловесных и малых к сроку гестации. Выраженная патологическая неврологическая симптоматика больше характерна для детей с ЗВУР, чем для новорожденных, антропометрические данные которых соответствовали сроку гестации.
Заключение. Таким образом, преобладающими социально-биологическими факторами риска развития ЗВУР у доношенных детей были незарегистрированный брак и курение родителей. У матерей новорожденных с ЗВУР осложненное течение беременности наблюдалось в 1,4 раза чаще, такие как, хроническая фетоплацентарная недостаточность, угроза прерывания беременности, угроза преждевременных родов, преэклампсии. В 4,7 раза чаще у матерей новорожденных с синдромом ЗВУР отмечались осложнения родов – быстрые роды, мекониальные воды, ранне излитие околоплодных вод. Доношенные новорожденные с ЗВУР по сравнению с детьми из группы контроля чаще рождались в тяжелом состоянии, имели низкую оценку по шкале Апгар. Асфиксия при рождении была зарегистрирована только в группе новорожденных маловесных и малых к сроку гестации. Для новорожденных с синдромом ЗВУР в неонатальном периоде характерны следующие патологические симптомы и синдромы: неонатальная желтуха, отечный синдром, полицитемия, гипокальцийемия, патологическая протеряи прибавка массы тела. Желтуха новорожденных у детей с ЗВУР носила более длительный характер, с проведением интенсивной терапии. В неонатальном периоде у детей с ЗВУР, чаще имела место реализация внутриутробной инфекции, чаще встречались врожденные пороки сердца и практически у всех отмечалосьгипоксически-ишемическое поражение центральной нервной системы.
В 4,7 раза чаще у матерей новорожденных с синдромом ЗВУР отмечались осложнения родов – быстрые роды, мекониальные воды, ранне излитие околоплодных вод. Доношенные новорожденные с ЗВУР по сравнению с детьми из группы контроля чаще рождались в тяжелом состоянии, имели низкую оценку по шкале Апгар. Асфиксия при рождении была зарегистрирована только в группе новорожденных маловесных и малых к сроку гестации. Для новорожденных с синдромом ЗВУР в неонатальном периоде характерны следующие патологические симптомы и синдромы: неонатальная желтуха, отечный синдром, полицитемия, гипокальцийемия, патологическая протеряи прибавка массы тела. Желтуха новорожденных у детей с ЗВУР носила более длительный характер, с проведением интенсивной терапии. В неонатальном периоде у детей с ЗВУР, чаще имела место реализация внутриутробной инфекции, чаще встречались врожденные пороки сердца и практически у всех отмечалосьгипоксически-ишемическое поражение центральной нервной системы.
Список литературы
1 Шабалов Н. П. Задержка внутриутробного роста и развития // Неонатология. – М.: МЕДпресс-инфо, 2006. – Т. 1. – С. 88-109.
П. Задержка внутриутробного роста и развития // Неонатология. – М.: МЕДпресс-инфо, 2006. – Т. 1. – С. 88-109.
2 Polin, R.A., Spitzer, A.R. Fetal and neonatal secrets. 2th. : Hanley &Belfus Publication. Philadelphia: 2006. – 499 p.
3 Avery, G.B., MacDonald, M.G., Seshia, M.K. Avery’s Neonatology: pathophysiology & management of the newborn. 6th ed. –Philadelphia., LippincottWilliams&Wilkins. – 2005. – 1748 р.
4 Gomella T.L. Neonatology: management, procedures, on-call problems, diseases, and drugs.5th ed. McGraw-Hill, NewYork: 2004. – 724 р.
5 Каюпова Н.А. Медицинские проблемы демографии //Акушерство, гинекология и перинатология. – 2007. – № 1. – С. 5-10.
6 Чувакова Т.К. Ситуация по перинатальному уходу в Казахстане //Материалы VI съезда детских врачей Казахстана. – Алматы: 2006. – С. 257-258.
7 Севрук О.В. Особенности неонатального периода у доношенных новорожденных с задержкой внутриутробного роста // Журнал «Известия Национальной академии наук Беларуси». – 2012. — № 1. – С. 14-20.
– 2012. — № 1. – С. 14-20.
8 Каракушикова А.С., Абдуллаева Г.М., Рахимова К.В.Способ оценки неонатальной адаптации недоношенных детей, рожденных с задержкой внутриутробного развития // Инновационный патент на изобретение №2010/0496.1. Официальный бюллетень «Промышленная собственность. Изобретения. Полезные модели». – Астана: 2010.
9 Мустафазаде Т.Ш., Абдуллаева Г.М., БожбанбаеваН.С., Тастанбеков Б.Д. Сравнительный анализ причин задержки внутриутробного развития. Вестник КазНМУ. –2012. –№1.
10 Современные перинатальные медицинские технологии в решении проблем демографической безопасности: сб. науч. тр. / редкол.: К.У. Вильчуки др. – Минск: ГУ РНМБ, 2011. – 296 с.
С.М.1 Кененбаева, Д.Т.1 Нарымбаева, Е.В.1 Тикунова, Ж.Б.1 Оспанова,
Г.М.2 Абдуллаева, А.Т.2 Каримханова
ЖАТЫРІШІЛІК ДАМУЫ АРТТА ҚАЛУЫМЕН БІРГЕ ЖЕТІЛІП ТУЫЛҒАН НӘРЕСТЕЛЕРДІҢ
НЕОНАТАЛЬДЫ КЕЗЕҢНІҢ ЕРЕКШЕЛІКТЕРІ
Түйін: Жатырішілік дамуы артта қалуымен жетіліп туылған нәрестелердің неонатальды кезеңнің ерекшеліктері зерттелген. Жатырішілік дамуы артта қалуымен бірге жетіліп туған нәрестелерде антропометриялық өлшемдері қалыпты жағдайдағы нәрестелерге қарағанда Апгар шкаласының денгейі 1-ші және 5-ші минуттарында төмен болуы, асфиксия байқалған. Жатырішілік дамуы артта қалған нәрестелерде неонатальды кезеңі патологиялық сарғаю (66,1%), ісіну (46,3%), полицитемия (22%), гипокальциемия (19%), салмақ жоғалту (8,3%) синдромдарымен ерекшелінген. Сарғаю синдромы бұл нәрестелерде ұзақтығымен және жалпы билирубин деңгейі сағат сайын ұлғаюмен сипатталды, жедел жәрдем көмектің мерзімін ұзартуға әкелді. Неонатальды кезеңінде. Жатырішілік дамуы артта қалған нәрестелерде жедел респираторлы инфекциялары 77,3%, жатырішілік инфекциялары 15% анықталған. Барлық нәрестелерде Орталық нерв жүйесінің гипоксиялық ишемиялық зақымдануы зерттелген.
Жатырішілік дамуы артта қалуымен бірге жетіліп туған нәрестелерде антропометриялық өлшемдері қалыпты жағдайдағы нәрестелерге қарағанда Апгар шкаласының денгейі 1-ші және 5-ші минуттарында төмен болуы, асфиксия байқалған. Жатырішілік дамуы артта қалған нәрестелерде неонатальды кезеңі патологиялық сарғаю (66,1%), ісіну (46,3%), полицитемия (22%), гипокальциемия (19%), салмақ жоғалту (8,3%) синдромдарымен ерекшелінген. Сарғаю синдромы бұл нәрестелерде ұзақтығымен және жалпы билирубин деңгейі сағат сайын ұлғаюмен сипатталды, жедел жәрдем көмектің мерзімін ұзартуға әкелді. Неонатальды кезеңінде. Жатырішілік дамуы артта қалған нәрестелерде жедел респираторлы инфекциялары 77,3%, жатырішілік инфекциялары 15% анықталған. Барлық нәрестелерде Орталық нерв жүйесінің гипоксиялық ишемиялық зақымдануы зерттелген.
S.M.1 Kenenbayeva, D.T.1 Narimbayeva, E.V.1 Tikunova, Zh.B.1 Ospanova,
G. M.2 Abdullayeva, A.T.2 Karimhanova
M.2 Abdullayeva, A.T.2 Karimhanova
Peculiarities of the neonatal period in full-term infants with intrauterine
growth retardation
Resume: Peculiarities of the neonatal period in full-term infants with intrauterine growth retardation was discovered. As compared to newborns with normal anthropometrics measurements, full-term newborns with intrauterine growth retardation more often were delivered in severe conditions and credibly had lower Apgar scores at 1 and 5 minutes after birth. Asphyxia was registered only in the group of small for gestational age (SGA) newborns. SGA newborns in the neonatal period presented the following pathological syndromes and sings: neonatal jaundice (66.1%), edema syndrome (46.3%), polycythemia (22%), hypocalcaemia (19%), and pathological syndromes weight loss (8.3%). Jaundice in SGA newborns appears to be of more prolonged nature and is characterized by a higher hourly production of total bilirubin that requires prolonged intensive care. In the neonatal period 77.3% of SGA newborns have acute respiratory infections, 15% of such newborns experienced intrauterine infections. Frequency of congenital heart defect is 7.5% higher in SGA newborns. Nearly all SGA newborns presented hypoxic-ischemic lesion of the central nervous system.
In the neonatal period 77.3% of SGA newborns have acute respiratory infections, 15% of such newborns experienced intrauterine infections. Frequency of congenital heart defect is 7.5% higher in SGA newborns. Nearly all SGA newborns presented hypoxic-ischemic lesion of the central nervous system.
ОСОБЕННОСТИ НЕОНАТАЛЬНОГО ПЕРИОДА У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ С ЗАДЕРЖКОЙ ВНУТРИУТРОБНОГО РАЗВИТИЯ
Задержка развития плода (ЗРП)
Бывает, что будущие мамы слышат на приеме у лечащего врача или в кабинете УЗИ пугающе непонятную аббревиатуру – ЗРП. Ее расшифровка пугает еще больше: «задержка развития плода». Беременную женщину, столкнувшуюся с подобным диагнозом, мучает множество вопросов. Насколько опасно это состояние? Как оно отразится на здоровье малыша? Сможет ли он «наверстать» упущенное?
Задержка развития плода (ЗРП)
Взрослые люди не похожи друг на друга, и среди множества внешних отличий они разнятся ростом и весом. Даже один и тот же человек в различные периоды своей жизни может худеть или полнеть, и это не вызывает ни у кого тревогу. Другое дело совсем маленькие дети: для них рассчитаны четкие критерии, отклонение от которых свидетельствует о том, что с малышом что-то не так. И чем меньше ребенок, тем большее значение имеет соответствие его физического развития определенным нормам. А для оценки состояния внутриутробного развития плода его размеры – самый объективный критерий.
Даже один и тот же человек в различные периоды своей жизни может худеть или полнеть, и это не вызывает ни у кого тревогу. Другое дело совсем маленькие дети: для них рассчитаны четкие критерии, отклонение от которых свидетельствует о том, что с малышом что-то не так. И чем меньше ребенок, тем большее значение имеет соответствие его физического развития определенным нормам. А для оценки состояния внутриутробного развития плода его размеры – самый объективный критерий.
Вес ребенка при рождении имеет очень большое значение для его развития, особенно в первый год жизни, и оказывает влияние на состояние его здоровья в последующем. Дети, рожденные с низкой массой тела (до 2500 грамм), больше подвержены акушерским осложнениям: они хуже переносят роды, у них чаще, чем у детей с нормальным весом, развивается гипоксия и даже асфиксия, встречаются и неврологические нарушения.
Как следствие, эти малыши плохо адаптируются в новой жизни. В младенчестве они страдают от гипервозбудимости, повышенного или наоборот пониженного мышечного тонуса, вяло сосут и часто срыгивают пищу, плохо прибавляют в весе, могут несколько отставать в психомоторном развитии от своих ровесников. Даже в возрасте 7-8 лет такие детишки гиперактивны, неуклюжи и не умеют долго концентрировать внимание на необходимом предмете. Различия между здоровыми детьми и маловесными малышами стираются лишь к 9-10 годам, хотя по росту и весу они догоняют своих сверстников уже к двухлетнему возрасту. Однако последствия перенесенного состояния могут “аукнуться” уже во взрослом возрасте. Недавние исследования доказали связь между низким весом при рождении и повышенным риском развития сердечно-сосудистых заболеваний, ожирения, сахарного диабета и повышенного уровня липидов в крови – все эти болезни связаны с врожденной патологией эндокринной системы, наблюдающейся у маловесных детей. Поэтому такая патология как «задержка развития плода« (ЗРП или гипотрофия плода) заслуживает особого внимания.
Даже в возрасте 7-8 лет такие детишки гиперактивны, неуклюжи и не умеют долго концентрировать внимание на необходимом предмете. Различия между здоровыми детьми и маловесными малышами стираются лишь к 9-10 годам, хотя по росту и весу они догоняют своих сверстников уже к двухлетнему возрасту. Однако последствия перенесенного состояния могут “аукнуться” уже во взрослом возрасте. Недавние исследования доказали связь между низким весом при рождении и повышенным риском развития сердечно-сосудистых заболеваний, ожирения, сахарного диабета и повышенного уровня липидов в крови – все эти болезни связаны с врожденной патологией эндокринной системы, наблюдающейся у маловесных детей. Поэтому такая патология как «задержка развития плода« (ЗРП или гипотрофия плода) заслуживает особого внимания.
ЗРП может быть симметричной, когда все органы уменьшены равномерно, и асимметричной, когда головной мозг и скелет соответствуют сроку беременности, а внутренние органы отстают в развитии. Причинами этого бывают курение, употребление алкоголя, хромосомные аномалии, инфекции, но чаще всего – фетоплацентарная недостаточность и другие состояния, приводящие к нарушению кровообращения: повышенное или пониженное артериальное давление, токсикозы второй половины беременности, сахарный диабет с повреждением сосудов, болезни почек и др.
Причинами этого бывают курение, употребление алкоголя, хромосомные аномалии, инфекции, но чаще всего – фетоплацентарная недостаточность и другие состояния, приводящие к нарушению кровообращения: повышенное или пониженное артериальное давление, токсикозы второй половины беременности, сахарный диабет с повреждением сосудов, болезни почек и др.
На развитие гипотрофии плода влияет возраст матери. Дело в том, что организм слишком юных матерей (16-18 лет) просто еще не готов к предстоящим нагрузкам, а у более взрослых (32-40 лет) — чаще всего уже имеется “багаж” хронических заболеваний. Курение, пристрастие к спиртному и любым наркотикам явно способствуют развитию гипотрофии, поскольку вызывают выраженное сужение сосудов и уменьшают маточно-плацентарный кровоток. Увы, но достаточно часто гипотрофия наблюдается при многоплодной беременности, поскольку двум, а то и трём близнецам приходится делить, в буквальном смысле слова по братски, получаемые от мамы питательные вещества.
Одним из самых простых методов контроля развития плода является измерение размеров матки. Как только её можно будет легко прощупать над лоном – приблизительно на четвёртом месяце беременности, при каждом визите врач будет измерять высоту дна матки, а во второй половине беременности еще и окружность живота на уровне пупка. Это позволит доктору ориентировочно судить о размерах плода. Очевидно, что эти показатели недостаточно объективны, ведь на их величину влияют и толщина передней брюшной стенки, и количество околоплодных вод, и телосложение женщины.
Самым точным методом диагностики является применяющаяся в нашей Клинике ультразвуковая биометрия, при которой измеряется и оценивается несколько параметров плода. Наиболее традиционным является измерение головки, животика и бедренной кости, но если у врача есть сомнения, он проведёт и дополнительные измерения. Точность диагноза обеспечивается высокой квалификацией врача, проводящего исследование, отличной разрешающей способностью нашего УЗ-сканера “Sonix OP” и возможностью проведения допплерометрического исследования. УЗИ также контролирует количество околоплодных вод, выявляет признаки нарушения работы плаценты, а также изменения кровотока в ней, что помогает врачу достаточно точно поставить предварительный диагноз и начать лечение. Для уточнения диагноза мы проводим доплеровское исследование сосудов плаценты, пуповины и крупных сосудов плода, а также кардиотокографию (КТГ), которая позволяет регистрировать сердцебиение плода и характер изменений частоты его сердечных сокращений в ответ на шевеления или на сокращения матки. Важно, что нормальные данные доплерометрии и КТГ – даже при наличии низкого веса свидетельствуют о благополучии малыша. Если при обследовании не было выявлено никаких отклонений, то становится понятным, что речь идет о здоровом маловесном плоде. В этом случае женщину мы просто наблюдаем, не проводя никакой терапии.
УЗИ также контролирует количество околоплодных вод, выявляет признаки нарушения работы плаценты, а также изменения кровотока в ней, что помогает врачу достаточно точно поставить предварительный диагноз и начать лечение. Для уточнения диагноза мы проводим доплеровское исследование сосудов плаценты, пуповины и крупных сосудов плода, а также кардиотокографию (КТГ), которая позволяет регистрировать сердцебиение плода и характер изменений частоты его сердечных сокращений в ответ на шевеления или на сокращения матки. Важно, что нормальные данные доплерометрии и КТГ – даже при наличии низкого веса свидетельствуют о благополучии малыша. Если при обследовании не было выявлено никаких отклонений, то становится понятным, что речь идет о здоровом маловесном плоде. В этом случае женщину мы просто наблюдаем, не проводя никакой терапии.
Первые признаки ЗРП могут обнаружиться при таком исследовании уже в 24-26 недель, и при этом чаще отмечается её симметричная форма. Возникновение же гипотрофии после 32 недель более характерно для асимметричной формы, причём обычно к ней присоединяется и гипоксия плода.
Возникновение же гипотрофии после 32 недель более характерно для асимметричной формы, причём обычно к ней присоединяется и гипоксия плода.
Выявленную задержку развития плода необходимо лечить. Цель лечения в этом случае – не «откормить ребенка», а нормализовать обменные процессы и поддержать жизненные функции плода. Конечно, успех лечения во многом зависит и от того, насколько своевременно оно начато. Для лечения гипотрофии применяется большой арсенал медикаментов. Оно должно быть индивидуальным, с учетом причины, вызвавшей ЗРП в данном конкретном случае и направленным на терапию и заболеваний женщины, и осложнений беременности. Для будущих мам, вынашивающих маленького ребенка, очень важно полноценное питание, богатое витаминами и животными белками, а также режим с ограничением физической активности. Хотя переедать не стоит, помня о том, что излишества в рационе совсем не приводят к пропорциональному увеличению количества питательных веществ, отбираемых плацентой для плода.
В зависимости от тяжести состояния плода, лечение проводят амбулаторно, например, в нашем дневном стационаре, или в родильном доме. Хотя, как известно, дома и стены помогают, но в тяжелых случаях лучше не отказываться от госпитализации. В больнице проще наблюдать за состоянием мамы и малыша, а значит, и оказать более эффективную помощь. Эффект от проведения лечебных мероприятий необходимо постоянно контролировать при помощи УЗИ и КТГ, которые обычно назначаются с интервалом в 2 недели, а при необходимости и чаще. Лечение ЗРП почти всегда дает хорошие результаты. В большинстве случаев удается наблюдать адекватный рост плода: например, за 7-10 дней размеры плода увеличиваются соответственно, а не отстают еще больше, что считается вполне удовлетворительным результатом.
Хотя, как известно, дома и стены помогают, но в тяжелых случаях лучше не отказываться от госпитализации. В больнице проще наблюдать за состоянием мамы и малыша, а значит, и оказать более эффективную помощь. Эффект от проведения лечебных мероприятий необходимо постоянно контролировать при помощи УЗИ и КТГ, которые обычно назначаются с интервалом в 2 недели, а при необходимости и чаще. Лечение ЗРП почти всегда дает хорошие результаты. В большинстве случаев удается наблюдать адекватный рост плода: например, за 7-10 дней размеры плода увеличиваются соответственно, а не отстают еще больше, что считается вполне удовлетворительным результатом.
Метод и сроки родоразрешения во многом зависят от состояния плода. Если лечение ЗРП проходит успешно и малыш растёт, то не имеет смысла торопить события, поскольку к концу беременности он может достигнуть вполне приличных размеров. Если же, несмотря на все усилия, ребенок не набирает вес или имеет еще какие-либо проблемы, то прибегают к досрочному родоразрешению.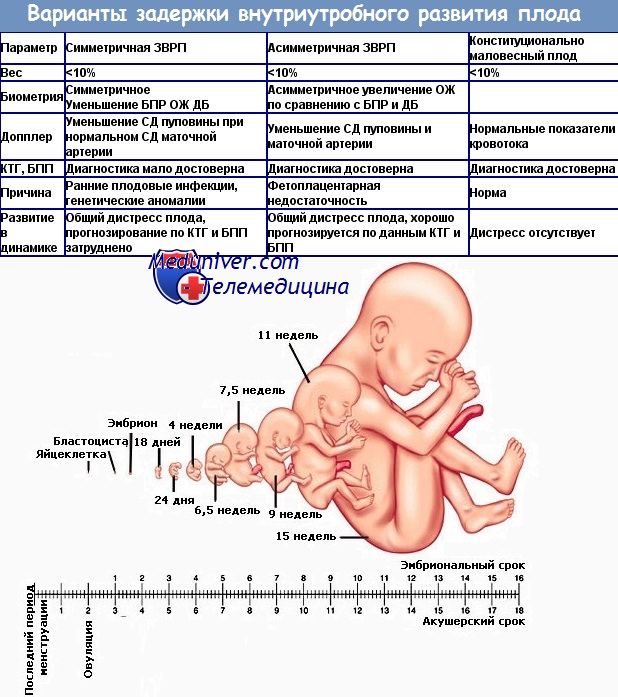 При сроке беременности близком к доношенному и готовых родовых путях обычно стимулируют естественную родовую деятельность. При этом роды ведут под тщательным врачебным контролем. Однако если малыш настолько слаб, что обычные роды будут слишком большим испытанием для него, то прибегают к операции кесарева сечения. Женщинам, у которых диагностируется гипотрофия плода, необходимо выбрать роддом, на базе которого организована современная служба выхаживания маловесных детей, ведь такому ребенку важно оказать квалифицированную помощь с первых минут жизни.
При сроке беременности близком к доношенному и готовых родовых путях обычно стимулируют естественную родовую деятельность. При этом роды ведут под тщательным врачебным контролем. Однако если малыш настолько слаб, что обычные роды будут слишком большим испытанием для него, то прибегают к операции кесарева сечения. Женщинам, у которых диагностируется гипотрофия плода, необходимо выбрать роддом, на базе которого организована современная служба выхаживания маловесных детей, ведь такому ребенку важно оказать квалифицированную помощь с первых минут жизни.
Но лучший способ предотвратить эту проблему – профилактика. При планировании беременности необходимо пройти тщательное обследование у специалистов, санировать очаги хронической инфекции, распрощаться с вредными привычками. Иногда беременным из группы высокого риска по ЗРП мы рекомендуем курсы медикаментозной профилактики на сроках до 12 недель, в 20-23 и 30-32 недели, в состав которых входят сосудорасширяющие средства и витамины.
Романова Антонина Фёдоровна | Семейный медицинский центр в Солнцево, Ново-Переделкино, Переделкино Ближнее, Солнцево Парк, г.
 Московском, пос. Западный
Московском, пос. Западный
Практические навыки:
- Прием пациентов амбулаторно и стационарно (с рождения и до 18 лет).
- Острые заболевания верхних дыхательных путей.
- Инфекции мочевой системы и желудочно-кишечного тракта.
- Диагностика, лечение и профилактика инфекционных и соматических заболеваний у детей.
- Ведение детей с проблемами при рождении и особенностями развития (недоношенность, маловесные к сроку гестации, поражение ЦНС, синдромальная форма патологии, пороки развития органов и систем).
- Вакцинопрофилактика и нутрициология.
- Подбор питания, введение прикорма, проблемы пищеварения у детей раннего возраста.
Образование:
Окончила Ташкентский медицинский педиатрический институт, прошла клиническую интернатуру на базе ТашПМИ, отделение инфекционных заболеваний.
После обучения, с 1998 по 2004 гг., работала в городской детской больнице в отделении инфекционных заболеваний.
Прошла профессиональную переподготовку в 2006 г. по программе «Педиатрия» на базе Российской медицинской академии последипломного образования Росздрава, г.Москва.
После обучения работала участковым врачом-педиатром: с 2007 по 2012 гг. в городской детской поликлинике №12, ЮАО, г. Москва. Затем в 2013 г. – в городской больнице г. Москвы, г. Московский.
С 2013 по 2017 гг. трудовая деятельность в Детской городской клинической больнице №13 имени Н.Ф. Филатова, в отделении патологии новорожденных и грудных детей.
В 2014 году прошла профессиональную переподготовку по специальности «Неонатология» на базе Российского национального исследовательского медицинского университета имени Н.И Пирогова, г. Москва. В плане повышения квалификации прошла обучение по дополнительной профессиональной программе «Трансфузиология».
Общий стаж работы более 17 лет.
Сертификаты:
- «Актуальные вопросы педиатрической практики: болезни органов дыхания».

- «Недостаточность витамина Д, рахит и остеопения».
- «Современные вопросы выхаживания недоношенных детей: вопросы питания».
- «Экстренная медицинская помощь – основной уровень».
Витамин D, маловесные, рожденные раньше срока и доношенные новорожденные дети: время изменить парадигму | Захарова И.Н., Мальцев С.В., Зубков В.В., Курьянинова В.А., Дмитриев А.В., Малявская С.И., Мальцева Л.И., Верисокина Н.Е., Климов Л.Я., Васильева Э.Н., Крушельницкий А.А., Махаева А.В., Ждакаева Е.Д., Заплатников А.Л.
Актуальность
Результаты научных исследований, проведенных на рубеже XX–XXI вв., свидетельствуют об уникальных биологических свойствах витамина D, что позволило по-новому взглянуть на его физиологическую роль в организме. При этом давно известное позитивное кальциемическое (костное) влияние витамина D дополнилось пониманием его многовекторных некальциемических (внекостных) эффектов [1–7]. Открытие путей метаболизма витамина D и рецепторов к нему во всех органах и тканях позволило определить роль данного микронутриента в сохранении гомеостаза человеческого организма и позитивное его влияние на состояние здоровья в целом. Именно это и определяет неподдельный интерес врачей различных специальностей к вопросам недостаточности витамина D [8–16]. При этом особую актуальность проблема дефицита витамина D и возможные пути профилактики и коррекции приобретают в неонатологической практике [16–39].
Именно это и определяет неподдельный интерес врачей различных специальностей к вопросам недостаточности витамина D [8–16]. При этом особую актуальность проблема дефицита витамина D и возможные пути профилактики и коррекции приобретают в неонатологической практике [16–39].
Установлено, что новорожденные дети, как рожденные раньше срока, так и доношенные, относятся к одной из наиболее восприимчивых групп по развитию дефицита витамина D. Отмечено, что концентрация кальцидиола (25(ОН)D) в пуповинной крови новорожденного ребенка составляет не более 50–80% от уровня 25(ОН)D в крови матери, независимо от срока гестации. При этом показано, что дефицит витамина D наблюдается более чем у половины матерей и новорожденных [17–20]. Недостаточность витамина D у беременных женщин и новорожденных детей варьирует в разных странах в зависимости от расы, образа жизни, времени года и приема витамина D во время беременности. При этом результаты недавно проведенных исследований свидетельствуют о высокой распространенности дефицита витамина D у беременных женщин во многих европейских странах, в т. ч. и в России [22, 38].
ч. и в России [22, 38].
Клинические проявления недостаточности витамина D в период внутриутробного и постнатального развития
Доказано, что ограниченное поступление к плоду кальцидиола в период внутриутробного развития может приводить к врожденному рахиту, врожденной катаракте, задержке формирования структур мозга, к увеличению риска бронхолегочной дисплазии, повышению частоты некротического энтероколита, риску развития инфекции нижних дыхательных путей, нарушению адаптации новорожденного, метаболическим сдвигам [16, 22, 23]. Недостаточное поступление витамина D в антенатальный период приводит к нарушению минерализации костной ткани плода. При этом выявлена корреляция между уровнем витамина D в организме матери и показателями развития костной ткани новорожденного, такими как длина бедренной кости, минеральный состав и площадь поперечного сечения большеберцовой кости [27]. Клинически глубокий дефицит витамина D проявляется сразу после рождения краниотабесом, рентгенологическими признаками остеопении и рахитических изменений костей. Кроме этого проявлениями дефицита витамина D в неонатальном периоде являются также гипокальциемия и гипокальциемические судороги [16]. Важно отметить, что в настоящее время уточнено содержание 25(ОН)D в крови новорожденного ребенка, при котором возникают гипокальциемия и обусловленные ею судороги. Так, М.В. Нароган и соавт. (2018) [22] установили, что симптоматическая гипокальциемия и гипокальциемические судороги у новорожденного ребенка развиваются в случае снижения концентрации в крови кальцидиола до 10 нг/мл и ниже. Показано также, что дефицит витамина D у матери может быть связан с повышенным риском развития гипербилирубинемии у новорожденного [36].
Кроме этого проявлениями дефицита витамина D в неонатальном периоде являются также гипокальциемия и гипокальциемические судороги [16]. Важно отметить, что в настоящее время уточнено содержание 25(ОН)D в крови новорожденного ребенка, при котором возникают гипокальциемия и обусловленные ею судороги. Так, М.В. Нароган и соавт. (2018) [22] установили, что симптоматическая гипокальциемия и гипокальциемические судороги у новорожденного ребенка развиваются в случае снижения концентрации в крови кальцидиола до 10 нг/мл и ниже. Показано также, что дефицит витамина D у матери может быть связан с повышенным риском развития гипербилирубинемии у новорожденного [36].
Анализ результатов клинических исследований позволил также сделать важный вывод о том, что недостаточное обеспечение плода витамином D не только неблагоприятно сказывается на его развитии, но и определяет различные патологические нарушения в постнатальном периоде. Так, Т.Е. Заячникова и соавт. (2019) [21] показали наличие линейной зависимости физического развития детей в возрасте 1 года 6 мес. от уровня 25(ОН)D в пуповинной крови. Более того, при анализе антропометрических показателей этих же детей в возрасте 9 лет была выявлена корреляция между уровнем витамина D в сыворотке крови матери на поздних сроках беременности и низкими антропометрическими показателями у ребенка.
от уровня 25(ОН)D в пуповинной крови. Более того, при анализе антропометрических показателей этих же детей в возрасте 9 лет была выявлена корреляция между уровнем витамина D в сыворотке крови матери на поздних сроках беременности и низкими антропометрическими показателями у ребенка.
Учитывая, что кальцидиол оказывает позитивное влияние на развитие легочной ткани плода, в т. ч. на синтез сурфактанта, становится понятен патогенез пульмонологических нарушений у недоношенных детей с дефицитом витамина D [22]. Установлено, что низкий уровень 25(OH)D (<12 нг/мл) у недоношенных детей (срок гестации менее 32 нед.) при рождении связан с повышенной потребностью в кислороде (р=0,008), высокой продолжительностью вентиляции под положительным давлением во время реанимации (р=0,03) и потребностью во вспомогательной вентиляции после рождения (р=0,01) [24]. В группе недоношенных с респираторным дистресс-синдромом (РДС) концентрация 25(OH)D была ниже, чем в группе недоношенных без РДС. При этом особо отмечено, что только 7% недоношенных детей имели нормальные концентрации кальцидиола. Этот факт отражает роль недостаточности витамина D как фактора риска развития РДС у недоношенных новорожденных [25]. Неблагоприятным эффектом низких уровней 25(OH)D во время беременности является повышенный риск развития инфекций дыхательных путей у новорожденных (пневмонии, бронхиолита) [24]. Установлено также, что при низких уровнях 25(OH)D в пуповинной крови у здоровых новорожденных повышается риск развития респираторно-синцитиальных вирусных инфекций в младенчестве [25].
При этом особо отмечено, что только 7% недоношенных детей имели нормальные концентрации кальцидиола. Этот факт отражает роль недостаточности витамина D как фактора риска развития РДС у недоношенных новорожденных [25]. Неблагоприятным эффектом низких уровней 25(OH)D во время беременности является повышенный риск развития инфекций дыхательных путей у новорожденных (пневмонии, бронхиолита) [24]. Установлено также, что при низких уровнях 25(OH)D в пуповинной крови у здоровых новорожденных повышается риск развития респираторно-синцитиальных вирусных инфекций в младенчестве [25].
Особо следует отметить позитивное влияние достаточной обеспеченности организма витамином D на созревание центральной нервной системы у плода и ребенка. Дефицит кальцидиола в детском возрасте часто связан с целым спектром неврологических изменений (демиелинизирующие заболевания, обмороки, головная боль, задержка речевого развития, нарушения памяти, инсульт, эпилепсия и т. д.). В нейронах и глиальной ткани головного мозга плода рецепторы витамина D формируются на 20–22-й нед. внутриутробного развития. В астроцитах 1,25(OH)2D активирует синтез нейротрофинов: NGF (nerve growth factors — факторы роста нервов), нейротрофина 3 и GDNF (glial cell line-derived neurotrophic factor — глиальный нейротрофический фактор), которые являются важнейшими факторами нейропластичности. Наряду с генотипом дефицит витамина D во время беременности может влиять на развитие синдрома дефицита внимания и гиперактивности (СДВГ) [21]. Это популяционное исследование впервые продемонстрировало связь между низким уровнем витамина D у матери в ранние и средние сроки беременности и повышенным риском диагностированного СДВГ у потомства. Поскольку СДВГ является одним из наиболее распространенных хронических неврологических нарушений у детей, результаты исследования имеют большое значение для общественного здравоохранения [21]. Имеются также данные о том, что дефицит кальцидиола у беременных не только приводит к задержке формирования структур мозга у плода, но и повышает риск расстройств речи и шизофрении у детей в последующие периоды их развития [32].
внутриутробного развития. В астроцитах 1,25(OH)2D активирует синтез нейротрофинов: NGF (nerve growth factors — факторы роста нервов), нейротрофина 3 и GDNF (glial cell line-derived neurotrophic factor — глиальный нейротрофический фактор), которые являются важнейшими факторами нейропластичности. Наряду с генотипом дефицит витамина D во время беременности может влиять на развитие синдрома дефицита внимания и гиперактивности (СДВГ) [21]. Это популяционное исследование впервые продемонстрировало связь между низким уровнем витамина D у матери в ранние и средние сроки беременности и повышенным риском диагностированного СДВГ у потомства. Поскольку СДВГ является одним из наиболее распространенных хронических неврологических нарушений у детей, результаты исследования имеют большое значение для общественного здравоохранения [21]. Имеются также данные о том, что дефицит кальцидиола у беременных не только приводит к задержке формирования структур мозга у плода, но и повышает риск расстройств речи и шизофрении у детей в последующие периоды их развития [32].
Еще одним перспективным направлением исследования влияний витамина D в практической педиатрии является расшифровка связи его недостаточного содержания в организме с реализацией аллергических заболеваний [23, 31]. Учитывая, что атопический дерматит — самое раннее и частое проявление аллергии у детей, вопросам обеспеченности витамином D у данной категории пациентов уделяют особое внимание. Так, оказалось, что при снижении активности 1α-гидролазы происходит уменьшение содержания белков — инволюкрина, филаггрина и лорикрина — маркеров дифференцировки кератиноцитов, которые необходимы для формирования кожного барьера при атопическом дерматите. Полагают, что дефицит 25(ОН)D у таких больных способствует инфицированию кожи золотистым стафилококком, ведь именно кальцитриол через рецепторы витамина D действует как индуктор экспрессии гена кателицидина [23].
В исследованиях с участием детей с бронхиальной астмой (БА) была получена связь между дефицитом витамина D и увеличением частоты возникновения БА и ее осложнений [31]. Действие 25(ОН)D описывается по принципу действия добавочной терапии глюкокортикостероидами: направлять дифференцировку иммунных клеток в регуляторный фенотип; снижать проявления инфекций; смягчать гиперплазию гладкомышечной ткани дыхательных путей; уменьшать уровень эозинофилов и, возможно, уровень IgE [23].
Действие 25(ОН)D описывается по принципу действия добавочной терапии глюкокортикостероидами: направлять дифференцировку иммунных клеток в регуляторный фенотип; снижать проявления инфекций; смягчать гиперплазию гладкомышечной ткани дыхательных путей; уменьшать уровень эозинофилов и, возможно, уровень IgE [23].
Считаем целесообразным особое внимание обратить на то, что недостаточность кальцидиола у беременных и детей раннего возраста увеличивает риск развития не только неинфекционной, но и инфекционной патологии [40]. При этом анализ целого ряда исследований, посвященных изучению взаимосвязи между дефицитом витамина D и инфекциями у новорожденных, младенцев и детей в последующие возрастные периоды, свидетельствует о наличии четкой обратной корреляции. Причина этого стала понятной после того, как были расшифрованы иммунотропные эффекты витамина D. Оказалось, что кальцидиол стимулирует образование в макрофагах, нейтрофилах, естественных киллерах и эпителиальных клетках антимикробных пептидов, а именно β2-дефензинов и кателицидинов, которые обладают бактерицидной активностью [41]. Также доказано, что благодаря этому и при увеличении уровня кателицидина LL-37 под действием кальцидиола (при его адекватном содержании в организме) снижается риск развития сепсиса в период новорожденности [28].
Также доказано, что благодаря этому и при увеличении уровня кателицидина LL-37 под действием кальцидиола (при его адекватном содержании в организме) снижается риск развития сепсиса в период новорожденности [28].
Анализ результатов контролируемых рандомизированных исследований, посвященных изучению риска развития неонатального сепсиса в зависимости от уровня витамина D у матери и ее новорожденного ребенка, свидетельствует о наличии четкого позитивного эффекта кальцидиола в предупреждении сепсиса новорожденных [28, 30]. Так, L.R. Yang et al. (2016) [29], изучая статус витамина D у 138 доношенных новорожденных (78 детей с ранним неонатальным сепсисом и 60 детей из группы контроля), показали, что уровень 25(ОН)D был достоверно ниже у пациентов основной группы (р<0,01). Аналогичные результаты были получены A.A. Ozdemir и Y. Cag (2019) [30], которые в ходе проспективного клинического наблюдения за 107 доношенными детьми неонатального возраста (51 ребенок с сепсисом, 56 детей — контроль) установили, что больше новорожденных с дефицитом витамина D было среди детей с неонатальным сепсисом (n=31, 60,8%), чем в контрольной группе (n=30, 53,6%; p<0,01). При этом средние значения уровня 25(ОН)D в крови детей с неонатальным сепсисом соответствовали 11±5,5 нг/мл, что было достоверно ниже по сравнению с группой контроля (13,8±10,6 нг/мл; р=0,012).
При этом средние значения уровня 25(ОН)D в крови детей с неонатальным сепсисом соответствовали 11±5,5 нг/мл, что было достоверно ниже по сравнению с группой контроля (13,8±10,6 нг/мл; р=0,012).
Содержание кальцидиола в крови у новорожденных
Суммируя представленные выше данные, можно сделать вывод о том, что развитие плода, состояние здоровья новорожденного, младенца и ребенка в последующие периоды развития во многом определяются обеспеченностью витамином D. Учитывая распространенность недостаточности витамина D среди беременных женщин и новорожденных детей, можно говорить о целесообразности его профилактического применения в этих группах. Однако принимая во внимание, что распространенность и выраженность дефицита витамина D у беременных женщин и их новорожденных детей варьирует в широких пределах, необходимо отметить, что выбор дозы витамина D для профилактического приема должен быть обязательно скорректирован с учетом факторов, обусловливающих его недостаточность. При этом одним из важнейших показателей обеспеченности организма витамином D является содержание кальцидиола в крови. Критерием достаточной обеспеченности организма витамином D считается уровень 25(ОН)D в крови в пределах 30–50 нг/мл, при снижении концентрации кальцидиола ниже 20 нг/мл констатируют дефицит витамина D [13].
При этом одним из важнейших показателей обеспеченности организма витамином D является содержание кальцидиола в крови. Критерием достаточной обеспеченности организма витамином D считается уровень 25(ОН)D в крови в пределах 30–50 нг/мл, при снижении концентрации кальцидиола ниже 20 нг/мл констатируют дефицит витамина D [13].
Результаты анализа клинических исследований, посвященных изучению статуса витамина D у детей неонатального возраста в европейских странах, позволили сделать вывод о том, что уровень 25(OH)D у новорожденных в среднем ниже 30 нг/мл [33]. Аналогичные данные получены и в России. Так, в Архангельске в декабре 2016 г. проводилось параллельное определение уровня витамина D в пуповинной крови новорожденных детей и в сыворотке крови матери. Медиана 25(ОН)D у детей составила 14,23 [7,5–22,1] нг/мл, а уровень кальцидиола у матерей — 27,8 [18,7–41,7] нг/мл — был достоверно выше, чем у новорожденных (р=0,001), при этом получена достоверная положительная корреляционная связь между показателем витамина D у матерей и новорожденных (r=0,56, р=0,001) [38].
В ходе клинического исследования в ФГБУ «НМИЦ АГП им. В.И. Кулакова» Минздрава России в 2015–2016 гг. было показано, что независимо от гестационного возраста дети появляются на свет с недостаточным уровнем кальцидиола. При этом медианы значений витамина D в крови у младенцев на первой неделе жизни не достигали 15 нг/мл, у 85% новорожденных уровень 25(ОН)D был ниже 20 нг/мл, а у трети детей — ниже 10 нг/мл. Наиболее низкий уровень кальцидиола (8,1 [3,3–14,5] нг/мл) у глубоко недоношенных детей был выявлен зимой и наиболее высокий — летом (17,9 [4,5–29,3] нг/мл; p<0,05) [22].
В исследовании, проведенном в Ставропольском крае, средний уровень 25(ОН)D в сыворотке крови новорожденных составил 9,9±0,7 нг/мл. При этом среди доношенных новорожденных средний уровень витамина D составлял 9,2±0,8 нг/мл, а у недоношенных — 10,7±1,1 нг/мл [39].
Практические рекомендации по профилактике гиповитаминоза D
В настоящее время активно обсуждаются вопросы, связанные с подбором адекватных профилактических доз витамина D для недоношенных и маловесных детей, а также возможность начала его приема с первых дней жизни. Установлено, что у недоношенных детей, получавших витамин D в дозе 800 МЕ/сут, средняя концентрация 25(OH)D в крови составила 92,0±16,4 нг/мл, в то время как в группе, получавшей 400 МЕ/сут, — 57,0±17,2 нг/мл, (р<0,001). ВОЗ также обращает внимание на то, что у недоношенных детей курсовое применение витамина D в течение 4 нед. в суточной дозе 800 МЕ значительно повышает концентрацию кальцидиола в крови по сравнению с теми случаями, когда используется доза 400 МЕ/сут [42, 43].
Установлено, что у недоношенных детей, получавших витамин D в дозе 800 МЕ/сут, средняя концентрация 25(OH)D в крови составила 92,0±16,4 нг/мл, в то время как в группе, получавшей 400 МЕ/сут, — 57,0±17,2 нг/мл, (р<0,001). ВОЗ также обращает внимание на то, что у недоношенных детей курсовое применение витамина D в течение 4 нед. в суточной дозе 800 МЕ значительно повышает концентрацию кальцидиола в крови по сравнению с теми случаями, когда используется доза 400 МЕ/сут [42, 43].
В постнатальном периоде практические рекомендации по коррекции гиповитаминоза D в настоящее время учитывают не только влияние витамина D на костно-мышечную систему, но и широкий спектр биологических эффектов в отношении других органов и физиологических систем. Так, уровень 25(ОН)D в сыворотке крови 20 нг/мл (50 нмоль/л) считается достаточным для предотвращения рахита и остеомаляции, чему соответствует ежедневное потребление 400 МЕ витамина D. Критерием достаточности витамина D в организме, с учетом его плейотропного действия, является сывороточная концентрация 25(ОН)D в пределах 30–50 нг/мл, которая может поддерживаться ежедневным потреблением 400–2000 МЕ витамина D [44].
В соответствии с рекомендациями для стран Центральной Европы ежедневная дотация витамина D составляет 400 МЕ и не зависит от типа вскармливания, начинается с первых дней жизни и продолжается до 6 мес. Во втором полугодии доза варьирует в пределах 400–600 МЕ/сут в зависимости от диеты. Считается, что доза до 1000 МЕ/сут безопасна. Особую группу составляют недоношенные дети, которые нуждаются в дополнительной дотации витамина D в количестве 400–800 МЕ/сут до достижения постконцептуального возраста 40 нед. с последующим переходом на режим дозирования, рекомендуемый для доношенных младенцев [45]. Комитет по питанию ESPGHAN рекомендует 800–1000 МЕ/сут витамина D для недоношенных детей [42].
В рекомендациях итальянских педиатров считается целесообразным независимо от типа вскармливания назначать витамин D в дозе 400 МЕ/сут в течение первого года жизни, начиная с рождения. При наличии факторов риска (темный цвет кожи, хронические заболевания почек и печени, синдромы нарушенного кишечного всасывания) доза должна быть увеличена до 1000 МЕ/сут. Для недоношенных детей предлагается особый режим дозирования: с первых дней 200–400 МЕ/сут витамина D. При этом указанная суточная доза является суммарной, т. к. складывается из всех количеств витамина D, поступающего в организм в составе парентерального и энтерального питания, а также фортификаторов. К моменту, когда ребенок набирает массу тела 1500 г, а объем энтерального питания возрастает до 100 мл/кг, рекомендовано увеличить дозу витамина D до 400–800 МЕ/сут. После достижении постконцептуального возраста 40 нед. ежедневная дотация витамина D составляет 400 МЕ/сут [46].
Для недоношенных детей предлагается особый режим дозирования: с первых дней 200–400 МЕ/сут витамина D. При этом указанная суточная доза является суммарной, т. к. складывается из всех количеств витамина D, поступающего в организм в составе парентерального и энтерального питания, а также фортификаторов. К моменту, когда ребенок набирает массу тела 1500 г, а объем энтерального питания возрастает до 100 мл/кг, рекомендовано увеличить дозу витамина D до 400–800 МЕ/сут. После достижении постконцептуального возраста 40 нед. ежедневная дотация витамина D составляет 400 МЕ/сут [46].
Согласно рекомендациям Американской академии педиатрии (2013) [47] начальная доза для детей с очень низкой массой тела составляет 200–400 МЕ/сут, для младенцев с весом более 1500 г доза увеличивается до 400 МЕ/сут (максимально — до 1000 МЕ/сут) на фоне полного энтерального питания фортифицированным грудным молоком или специальными заменителями женского молока (формулами для недоношенных детей).
Следует отметить, что рекомендуемые дозы не всегда позволяют достичь достаточной концентрации кальцидиола в крови у недоношенных детей. В исследовании S.Y. Cho et al. (2017) [48] показано, что при исходном уровне 25(OH)D менее 10 нг/мл даже через 4 нед. приема витамина D в дозе 800 МЕ/сут только у 23% детей концентрация кальцидиола превышала 30 нг/мл. В связи с этим у недоношенных с очень низкой массой тела при рождении рекомендуется проводить мониторинг уровня кальцидиола. Обязательное определение исходного уровня 25(ОН)D для индивидуального подбора дозы витамина D у недоношенных и детей, родившихся с низкой и экстремально низкой массой тела, предлагается также и в Национальной программе «Недостаточность витамина D у детей и подростков Российской Федерации» [49]. Однако в современных условиях реализовать это положение на практике весьма трудно.
В исследовании S.Y. Cho et al. (2017) [48] показано, что при исходном уровне 25(OH)D менее 10 нг/мл даже через 4 нед. приема витамина D в дозе 800 МЕ/сут только у 23% детей концентрация кальцидиола превышала 30 нг/мл. В связи с этим у недоношенных с очень низкой массой тела при рождении рекомендуется проводить мониторинг уровня кальцидиола. Обязательное определение исходного уровня 25(ОН)D для индивидуального подбора дозы витамина D у недоношенных и детей, родившихся с низкой и экстремально низкой массой тела, предлагается также и в Национальной программе «Недостаточность витамина D у детей и подростков Российской Федерации» [49]. Однако в современных условиях реализовать это положение на практике весьма трудно.
Заключение
Представленные данные определяют необходимость проведения в России исследований по отработке эффективных и безопасных доз витамина D для недоношенных и маловесных детей, с последующей разработкой клинических рекомендаций и дополнений в Национальную программу «Недостаточность витамина D у детей и подростков Российской Федерации» (2018) [49], в которой в настоящее время не прописаны режимы дозирования витамина D в зависимости от срока гестации и массы тела ребенка при рождении.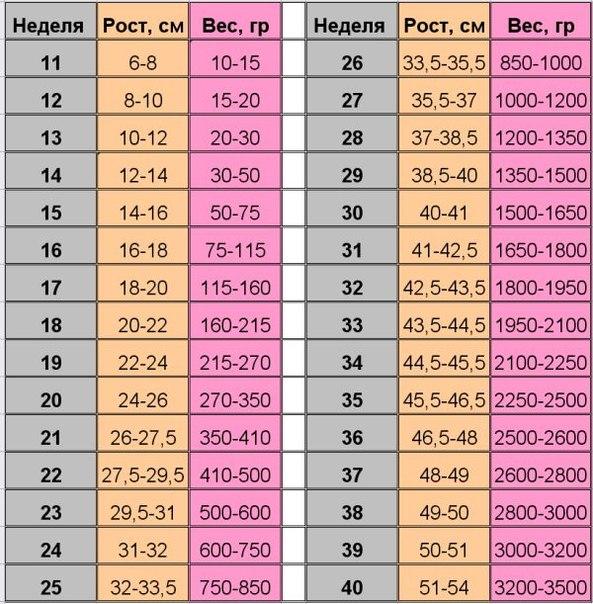 В настоящее время заканчивается разработка протокола многоцентрового исследования, которое авторы планируют провести в различных климатогеографических регионах России. Появление холекальциферола с дозой 200 МЕ в 1 капле (Детримакс® бэби) [50] позволит в ходе планируемого исследования варьировать подбор доз для оценки их эффективности и безопасности, что станет основой для разработки рекомендаций по профилактическому режиму дозирования витамина D у маловесных, рожденных раньше срока и доношенных новорожденных детей.
В настоящее время заканчивается разработка протокола многоцентрового исследования, которое авторы планируют провести в различных климатогеографических регионах России. Появление холекальциферола с дозой 200 МЕ в 1 капле (Детримакс® бэби) [50] позволит в ходе планируемого исследования варьировать подбор доз для оценки их эффективности и безопасности, что станет основой для разработки рекомендаций по профилактическому режиму дозирования витамина D у маловесных, рожденных раньше срока и доношенных новорожденных детей.
Благодарность
Редакция благодарит компанию ООО «Юнифарм» за помощь в сборе научных данных для подготовки настоящей публикации.
Acknowledgement
Editorial Board is grateful to LLC “Unipharm” for the assistance in collecting scientific data for this publication.
Сведения об авторах:
1Захарова Ирина Николаевна — д. м.н., профессор, заведующая кафедрой педиатрии им. академика Г.Н. Сперанского, ORCID iD 0000-0003-4200-4598;
м.н., профессор, заведующая кафедрой педиатрии им. академика Г.Н. Сперанского, ORCID iD 0000-0003-4200-4598;
1Мальцев Cтанислав Викторович — д.м.н., профессор кафедры педиатрии им. академика Г.Н. Сперанского, ORCID iD 0000-0002-6203-2134;
2Зубков Виктор Васильевич — д.м.н., профессор, директор Института неонатологии и педиатрии, ORCID iD 0000-0001-8366-5208;
3Курьянинова Виктория Александровна — к.м.н., доцент кафедры пропедевтики детских болезней, ORCID iD 0000-0002-0731-7153;
1,4Дмитриев Андрей Владимирович — д.м.н., доцент, заведующий кафедрой детских болезней с курсом госпитальной педиатрии, профессор кафедры неонатологии им. профессора В.В. Гаврюшова, ORCID iD 0000-0002-8202-3876;
5Малявская Светлана Ивановна — д.м.н., профессор, заведующая кафедрой педиатрии, ORCID iD 0000-0003-2521-0824;
6Мальцева Лариса Ивановна — д.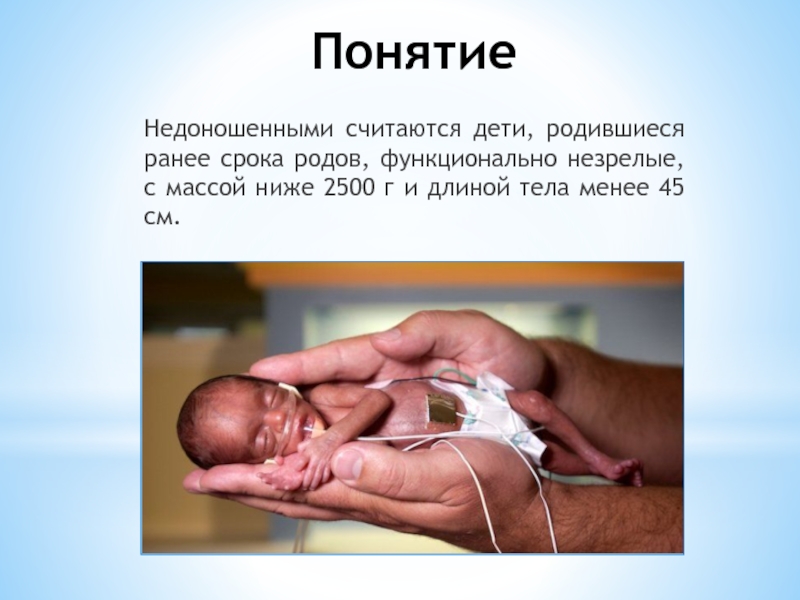 м.н., профессор кафедры акушерства и гинекологии, ORCID iD 0000-0003-0999-4374;
м.н., профессор кафедры акушерства и гинекологии, ORCID iD 0000-0003-0999-4374;
3Верисокина Наталья Евгеньевна — ассистент кафедры факультетской педиатрии, ORCID iD 0000-0001-5444-8351;
3Климов Леонид Яковлевич — д.м.н., доцент, декан педиатрического факультета, ORCID iD 0000-0001-7248-1614;
7Васильева Эльвира Николаевна — к.м.н., доцент, доцент кафедры акушерства и гинекологии, ORCID iD 0000-0002-7677-7735;
1Крушельницкий Анатолий Александрович — врач-неонатолог, соискатель кафедры педиатрии им. академика Г.Н. Сперанского, ORCID iD 0000-0002-2853-3875;
1Махаева Анастасия Владимировна — врач-педиатр, соискатель кафедры педиатрии им. академика Г.Н. Сперанского, ORCID iD 0000-0002-0006-5889;
1Ждакаева Екатерина Дмитриевна — клинический ординатор кафедры педиатрии им. академика Г.Н. Сперанского, ORCID iD 0000-0002-1065-1355;
академика Г.Н. Сперанского, ORCID iD 0000-0002-1065-1355;
1Заплатников Андрей Леонидович — д.м.н., профессор, заведующий кафедрой неонатологии им. профессора В.В. Гаврюшова, профессор кафедры педиатрии им. академика Г.Н. Сперанского, проректор по учебной работе, ORCID iD 0000-0003-1303-8318.
1ФГБОУ ДПО РМАНПО Минздрава России. 123995, Россия, г. Москва, ул. Баррикадная, д. 2/1.
2ФГБУ «НМИЦ АГП им. В.И. Кулакова». 117997, Россия, г. Москва, ул. Академика Опарина, д. 4.
3ФГБОУ ВО СтГМУ Минздрава России. 355017, Россия, г. Ставрополь, ул. Мира, д. 310.
4ФГБОУ ВО РязГМУ Минздрава России. 390026, Россия, г. Рязань, ул. Высоковольтная, д. 9.
5ФГБОУ ВО СГМУ (г. Архангельск) Минздрава России. 163000, Россия, г. Архангельск, просп. Троицкий, д. 51.
6КГМА — филиал ФГБОУ ДПО РМАНПО Минздрава России. 420012, Россия, г. Казань, ул. Муштари, д. 11.
420012, Россия, г. Казань, ул. Муштари, д. 11.
7ФГБОУ ВО «ЧГУ им. И.Н. Ульянова». 428015, Россия, г. Чебоксары, Московский просп., д. 15.
Контактная информация: Заплатников Андрей Леонидович, e-mail: [email protected]. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 30.04.2020.
About the authors:
1Irina N. Zakharova — MD, PhD, Professor, Head of Acad. G.N. Speranskiy Department of Pediatrics, ORCID iD 0000-0003-4200-4598;
1Stanislav V. Mal’tsev — MD, PhD, Professor of Acad. G.N. Speranskiy Department of Pediatrics, ORCID iD 0000-0002-6203-2134;
2Victor V. Zubkov — MD, PhD, Professor, Director of the Institute of Neonatology & Pediatrics, ORCID iD 0000-0001-8366-5208;
3Viktoriya A. Kur’yaninova — MD, PhD, Associate Professor of the Department of Propaedeutics of Children’s Diseases, ORCID iD 0000-0002-0731-7153;
Kur’yaninova — MD, PhD, Associate Professor of the Department of Propaedeutics of Children’s Diseases, ORCID iD 0000-0002-0731-7153;
1,4Andrey V. Dmitriev — MD, PhD, Associate Professor, Head of The Department of Children’s Diseases with the Course of Hospital Pediatrics, Professor of Prof. N.N. Gavryushov Department of Neonatology, ORCID iD 0000-0002-8202-3876;
5Svetlana I. Malyavskaya — MD, PhD, Professor, Head of the Department of Pediatrics, ORCID iD 0000-0003-2521-0824;
6Larisa I. Maltseva – MD, PhD, Professor of the Department of Obstetrics and Gynecology, ORCID iD 0000-0003-0999-4374;
3Natal’ya E. Verisokina — MD, Assistant of the Department of Faculty Pediatrics, ORCID iD 0000-0001-5444-8351;
3Leonid Ya. Klimov — MD, PhD, Associate Professor, Dean of Pediatric Faculty, ORCID iD 0000-0001-7248-1614;
7El’vira N. Vasil’eva — MD, PhD, Associate Professor of the D epartment of Obstetrics & Gynecology, ORCID ID 0000-0002-7677-7735;
Vasil’eva — MD, PhD, Associate Professor of the D epartment of Obstetrics & Gynecology, ORCID ID 0000-0002-7677-7735;
1Anatoliy A. Krushel’nitskiy — MD, neonatologist, postgraduate student of Acad. G.N. Speranskiy Department of Pediatrics, ORCID iD 0000-0002-2853-3875;
1Anastasiya V. Makhaeva — MD, pediatrician, postgraduate student of Acad. G.N. Speranskiy Department of Pediatrics, ORCID iD 0000-0002-0006-5889;
1Ekaterina D. Zhdakaeva — MD, resident of Acad. G.N. Speranskiy Department of Pediatrics, ORCID iD 0000-0002-1065-1355;
1Andrey L. Zaplatnikov — MD, PhD, Professor, Vice-chancellor for Instructional Work, Head of Prof. N.N. Gavryushov Department of Neonatology, Professor of Acad. G.N. Speranskiy Department of Pediatrics, ORCID iD 0000-0003-1303-8318.
1Russian Medical Academy of Continuous Professional Education. 2/1, Barrikadnaya str., Moscow, 123995, Russian Federation.
2/1, Barrikadnaya str., Moscow, 123995, Russian Federation.
2V.I. Kulakov National Medical Research Center for Obstetrics, Gynecology and Perinatology. 4, Academician Oparin str., Moscow, 117997, Russian Federation.
3Stavropol State Medical University. 310, Mira str., Stavropol, 355017, Russian Federation.
4Ryazan State Medical University. 9, Vysokovol’tnaya str., Ryazan, 390026, Russian Federation.
5North State Medical University. 51, Troitskiy av., Arkhangelsk, 163000, Russian Federation.
6Kazan State Medical Academy – branch of the Russian Medical Academy of Continuous Professional Education. 11, Mushtari str., Kazan, 420012, Russian Federation.
7I.N. Ul’yanov Cheboksary State University. 15, Moskovskiy av., Cheboksary, 428015, Russian Federation.
Contact information: Andrey L.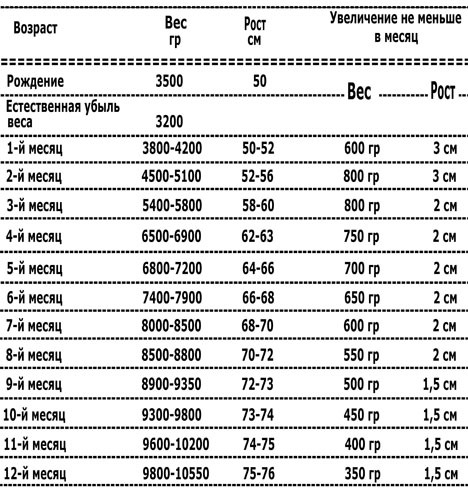 Zaplatnikov, e-mail: [email protected]. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 30.04.2020.
Zaplatnikov, e-mail: [email protected]. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 30.04.2020.
.
Распределение легких и тяжелых плодов по рангу в роге матки …
Контекст 1
… систематический метод идентификации легких и тяжелых плодов, одно или два стандартных отклонения от среднего веса плода или нижнего и верхние 10 и 20% веса плода использовались для установления взаимосвязи с положением матки, массой плаценты и концентрацией холестерина. Самой строгой классификацией было среднее ± 2 SD, а наименее строгой — верхние и нижние 20% плодов с ± 1 SD, а верхние и нижние 10% плодов наблюдались между ± 2 SD и ± 20% классификации (рис. 3).Средний вес самых легких плодов каждого помета (n = 135) на 104 день беременности составил 684,4 ± 15,9 г; 62% и 66% были представлены в группах классификации -1 SD и ниже 10% соответственно.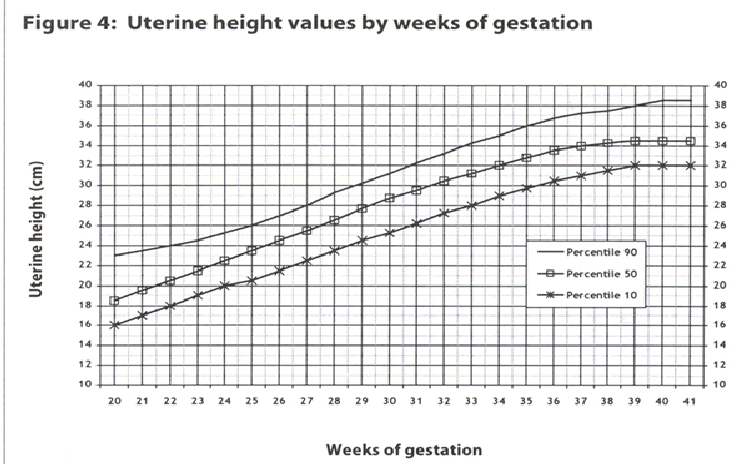 Самая легкая свинья в помете не обязательно является коротышкой; потому что было три помета, в которых самая легкая свинья в помете весила 1200 г, но 66% самых легких свиней в помете соответствовали критерию более низкой живой массы 20% (89% были ниже, чем средняя масса тела 922 г на 104 d из…
Самая легкая свинья в помете не обязательно является коротышкой; потому что было три помета, в которых самая легкая свинья в помете весила 1200 г, но 66% самых легких свиней в помете соответствовали критерию более низкой живой массы 20% (89% были ниже, чем средняя масса тела 922 г на 104 d из…
Контекст 2
… 30 дней беременности, вес плаценты или плода не были представлены в категории среднего значения –2 SD. Не было обнаружено различий в количестве плодов между легкими и тяжелыми плодами в зависимости от положения матки на 30-й день беременности; таким образом, легкий или тяжелый плод можно было ожидать в любом положении матки (рис. 3а, б). Плоды массой менее 1,5 г (представляет левый бимодальный пик; рис. 1а) не располагались в каких-либо конкретных положениях в матке по сравнению с плодами массой более 1.5 г на 30 дне беременности. К 70 и 104 дню беременности легкие плоды по всем критериям классификации были расположены ближе к шейному концу матки (P <0,01; рис.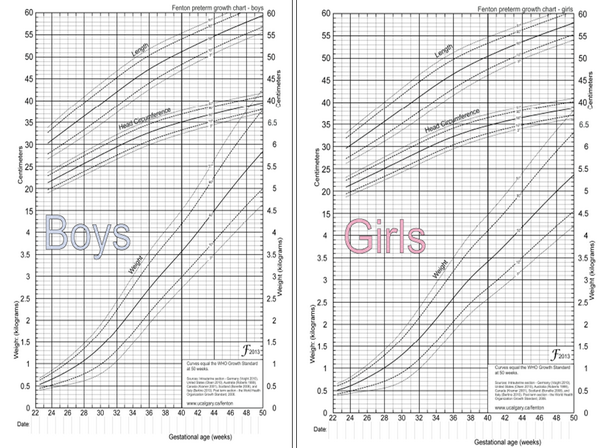 3c, e), а тяжелые плоды были обнаружены на трубном конце матки (рис. 3г, е). На 104 день беременности средний вес плода для помета был обратно пропорционален размеру помета (P <0,01), при этом самые маленькие пометы (n = 4 / помет) составляли в среднем более 1300 г / плод, а самые большие пометы (n = 18). / помет) в среднем 800 г /...
3c, e), а тяжелые плоды были обнаружены на трубном конце матки (рис. 3г, е). На 104 день беременности средний вес плода для помета был обратно пропорционален размеру помета (P <0,01), при этом самые маленькие пометы (n = 4 / помет) составляли в среднем более 1300 г / плод, а самые большие пометы (n = 18). / помет) в среднем 800 г /...
Контекст 3
… 30 дней беременности, вес плаценты или плода не были представлены в категории среднего значения –2 SD. Не было обнаружено различий в количестве плодов между легкими и тяжелыми плодами в зависимости от положения матки на 30-й день беременности; таким образом, легкий или тяжелый плод можно было ожидать в любом положении матки (рис. 3а, б). Плоды массой менее 1,5 г (представляет левый бимодальный пик; рис. 1а) не располагались в каких-либо конкретных положениях в матке по сравнению с плодами массой более 1.5 г на 30 дне беременности. К 70 и 104 дню беременности легкие плоды по всем критериям классификации были расположены ближе к шейному концу матки (P <0,01; рис. 3c, e), а тяжелые плоды были обнаружены на трубном конце матки (рис. 3г, е). На 104 день беременности средний вес плода для помета был обратно пропорционален размеру помета (P <0,01), при этом самые маленькие пометы (n = 4 / помет) составляли в среднем более 1300 г / плод, а самые большие пометы (n = 18). / помет) в среднем 800 г /...
3c, e), а тяжелые плоды были обнаружены на трубном конце матки (рис. 3г, е). На 104 день беременности средний вес плода для помета был обратно пропорционален размеру помета (P <0,01), при этом самые маленькие пометы (n = 4 / помет) составляли в среднем более 1300 г / плод, а самые большие пометы (n = 18). / помет) в среднем 800 г /...
Контекст 4
… 30 дней беременности, вес плаценты или плода не были представлены в категории среднего значения –2 SD. Не было обнаружено различий в количестве плодов между легкими и тяжелыми плодами в зависимости от положения матки на 30-й день беременности; таким образом, легкий или тяжелый плод можно было ожидать в любом положении матки (рис. 3а, б). Плоды массой менее 1,5 г (представляет левый бимодальный пик; рис. 1а) не располагались в каких-либо конкретных положениях в матке по сравнению с плодами массой более 1.5 г на 30 дне беременности. К 70 и 104 дню беременности легкие плоды по всем критериям классификации были расположены ближе к шейному концу матки (P <0,01; рис. 3c, e), а тяжелые плоды были обнаружены на трубном конце матки (рис. 3г, е). На 104 день беременности средний вес плода для помета был обратно пропорционален размеру помета (P <0,01), при этом самые маленькие пометы (n = 4 / помет) составляли в среднем более 1300 г / плод, а самые большие пометы (n = 18). / помет) в среднем 800 г /...
3c, e), а тяжелые плоды были обнаружены на трубном конце матки (рис. 3г, е). На 104 день беременности средний вес плода для помета был обратно пропорционален размеру помета (P <0,01), при этом самые маленькие пометы (n = 4 / помет) составляли в среднем более 1300 г / плод, а самые большие пометы (n = 18). / помет) в среднем 800 г /...
Контекст 5
… самки, окруженные самцами, или самцы, окруженные самками внутриутробно, были легче по весу, чем плод, окруженный плодами того же пола (Wise and Christenson, 1992), предполагалось, что свиньи, окруженные зародышами противоположного пола, могут составлять большинство легких свиней при рождении. Все критерии классификации (среднее -1 стандартное отклонение, среднее -2 стандартное отклонение и менее 10 или 20% веса плода) легких свиней на 70 и 104 день гестации в этом исследовании не имели никакой связи с положением плода во внутриутробном состоянии в зависимости от пола. соседнего плода.Кроме того, положение внутриутробного плода по отношению к окружающим плодам в матке не влияло на массу тела при рождении или последующую выживаемость (Rohde Parfet et al. , 1990). Вес плода уменьшается с увеличением расстояния между маткой и концом матки (Perry and Rowell, 1969; Dziuk and Hentzel, 1977; Wise and Christenson, 1992), и легкие свиньи, у которых после рождения снизилась жизнеспособность, могут преимущественно занимать эти области матки. Хотя легких свиней можно найти в любом месте рога матки, они преимущественно находятся в среднем и шейном концах матки (рис. 3).Биологический механизм, определяющий размер / вес плода и его расположение в матке, неизвестен. Поскольку свиньи эмбрионы обладают способностью перемещаться и располагаться внутри матки на ранних стадиях беременности (Pope et al., 1982; Dziuk, 1985), важность этого промежутка и его влияние на последующий рост и развитие связаны с более крупными размерами. плода на трубном конце матки …
, 1990). Вес плода уменьшается с увеличением расстояния между маткой и концом матки (Perry and Rowell, 1969; Dziuk and Hentzel, 1977; Wise and Christenson, 1992), и легкие свиньи, у которых после рождения снизилась жизнеспособность, могут преимущественно занимать эти области матки. Хотя легких свиней можно найти в любом месте рога матки, они преимущественно находятся в среднем и шейном концах матки (рис. 3).Биологический механизм, определяющий размер / вес плода и его расположение в матке, неизвестен. Поскольку свиньи эмбрионы обладают способностью перемещаться и располагаться внутри матки на ранних стадиях беременности (Pope et al., 1982; Dziuk, 1985), важность этого промежутка и его влияние на последующий рост и развитие связаны с более крупными размерами. плода на трубном конце матки …
Низкая масса тела при рождении у новорожденных | Симптомы и причины
Что вызывает низкий вес при рождении?
Основная причина — преждевременные роды, родившиеся до 37 недель беременности; у ребенка, родившегося рано, в матке матери меньше времени для роста и набора веса, и большая часть веса плода набирается во второй половине беременности матери.
Другой причиной низкой массы тела при рождении является задержка внутриутробного развития. Это происходит, когда ребенок плохо растет in utero из-за проблем с плацентой, здоровья матери или врожденных дефектов. Дети с задержкой внутриутробного развития (ЗВУР) могут родиться рано или доношенными; Недоношенные дети с IUGR могут быть очень маленькими и физически незрелыми, а доношенные дети с IUGR могут быть физически зрелыми, но слабыми.
Любой ребенок, родившийся раньше срока, с большей вероятностью будет маленьким.Однако есть и другие факторы, которые также могут способствовать риску низкой массы тела при рождении. К ним относятся:
- Раса — афроамериканские младенцы в два раза чаще, чем европейские младенцы, имеют низкий вес при рождении.
- Возраст матери — матери-подростки (особенно моложе 15 лет) имеют гораздо более высокий риск рождения ребенка с низкой массой тела.
- Многоплодные роды — многоплодные дети подвергаются повышенному риску рождения с низкой массой тела, поскольку они часто являются недоношенными.

- Здоровье матери. Дети матерей, подвергшихся воздействию запрещенных наркотиков, алкоголя и сигарет, с большей вероятностью будут иметь низкий вес при рождении. Матери с более низким социально-экономическим статусом также с большей вероятностью будут иметь плохое питание во время беременности, неадекватный дородовой уход и осложнения беременности — все это факторы, которые могут способствовать низкой массе тела при рождении.
Почти все дети с низкой массой тела при рождении нуждаются в специализированной помощи в отделении интенсивной терапии новорожденных (ОИТН) до тех пор, пока они не наберут вес и не станут достаточно здоровыми, чтобы пойти домой.К счастью, вероятность выживания составляет 95 процентов для детей, весящих от 3 фунтов 5 унций до 5 фунтов 8 унций.
Можно ли предотвратить низкий вес при рождении?
Профилактика преждевременных родов — один из лучших способов предотвратить рождение детей с низкой массой тела при рождении. Дородовой уход — ключевой фактор в предотвращении преждевременных родов и новорожденных с низкой массой тела.
Дородовой уход — ключевой фактор в предотвращении преждевременных родов и новорожденных с низкой массой тела.
Во время дородовых посещений можно проверить здоровье матери и плода. Поскольку питание и набор веса матери связаны с набором веса плода и весом при рождении, здоровое питание и набор надлежащего веса во время беременности имеют важное значение.Матерям следует избегать употребления алкоголя, сигарет и запрещенных наркотиков, которые, помимо других осложнений, могут способствовать замедлению роста плода.
Низкий вес при рождении | Детская больница Филадельфии
Низкий вес при рождении — это термин, используемый для описания младенцев, рожденных с массой тела менее 2 500 граммов (5 фунтов 8 унций). Напротив, средний новорожденный весит около 8 фунтов. Более 8 процентов всех новорожденных в Соединенных Штатах имеют низкий вес при рождении. Общее количество этих очень маленьких детей в Соединенных Штатах увеличивается.Это в первую очередь связано с тем, что большее количество детей, родившихся в результате многоплодия, с большей вероятностью родятся раньше срока и меньше весят. Более половины многоплодных детей имеют низкий вес при рождении по сравнению с примерно 6 процентами одноплодных детей.
Более половины многоплодных детей имеют низкий вес при рождении по сравнению с примерно 6 процентами одноплодных детей.
Младенцы с низкой массой тела при рождении выглядят намного меньше, чем другие дети с нормальной массой тела при рождении. Голова ребенка с низкой массой тела при рождении может казаться больше, чем остальное тело, и он или она часто выглядят худыми с небольшим количеством жира.
Основной причиной низкой массы тела при рождении являются преждевременные роды (роды до 37 недель беременности).Раннее рождение означает, что у ребенка меньше времени в матке матери, чтобы расти и набирать вес. Большая часть веса ребенка прибавляется во второй половине беременности.
Другая причина низкой массы тела при рождении — задержка внутриутробного развития (ЗВУР). Это происходит, когда ребенок плохо растет во время беременности из-за проблем с плацентой, здоровья матери или состояния ребенка. Ребенок может иметь ЗВУР и родиться в срок (от 37 до 41 недели). Доношенные дети с ЗВУР могут быть физически зрелыми, но могут быть слабыми.Недоношенные дети с ЗВУР очень маленькие и физически незрелые.
Доношенные дети с ЗВУР могут быть физически зрелыми, но могут быть слабыми.Недоношенные дети с ЗВУР очень маленькие и физически незрелые.
Любой ребенок, родившийся раньше срока, скорее всего, будет очень маленьким. Однако есть и другие факторы, которые также могут способствовать риску очень низкой массы тела при рождении. К ним относятся:
Гонка. Дети афроамериканского происхождения в два раза чаще имеют низкий вес при рождении, чем белые дети.
Возраст. Матери-подростки (особенно моложе 15 лет) имеют гораздо более высокий риск рождения ребенка с низкой массой тела.
Многоплодные роды. Многоплодные дети подвергаются повышенному риску рождения с низкой массой тела, поскольку часто рождаются недоношенными. Более половины близнецов и других близнецов имеют низкий вес при рождении.
Здоровье матери. Дети матерей, подвергшихся воздействию запрещенных наркотиков, алкоголя и сигарет, с большей вероятностью будут иметь низкий вес при рождении.
 Матери с более низким социально-экономическим статусом также с большей вероятностью будут иметь плохое питание во время беременности, неадекватный дородовой уход и осложнения при беременности — все факторы, которые могут способствовать низкой массе тела при рождении.
Матери с более низким социально-экономическим статусом также с большей вероятностью будут иметь плохое питание во время беременности, неадекватный дородовой уход и осложнения при беременности — все факторы, которые могут способствовать низкой массе тела при рождении.
Ребенок с низкой массой тела при рождении может подвергаться повышенному риску осложнений. Крошечное тело ребенка не такое сильное, и ему может быть труднее есть, набирать вес и бороться с инфекцией. Из-за того, что у них так мало жира, младенцам с низкой массой тела при рождении часто бывает трудно сохранять тепло при нормальной температуре.
Поскольку многие дети с низкой массой тела при рождении также рождаются недоношенными, бывает трудно отделить проблемы, связанные с недоношенностью, от проблем, связанных с тем, что они такие маленькие.В целом, чем ниже вес при рождении, тем выше риск осложнений. Ниже приведены некоторые из распространенных проблем младенцев с низкой массой тела при рождении:
Низкий уровень кислорода при рождении
Неспособность поддерживать температуру тела
Затруднения при кормлении и набора веса
Инфекция
Проблемы с дыханием, такие как детский респираторный дистресс-синдром (респираторное заболевание недоношенных детей, вызванное незрелыми легкими)
Неврологические проблемы, такие как внутрижелудочковое кровоизлияние (кровотечение внутри мозга)
Проблемы с желудочно-кишечным трактом, такие как некротический энтероколит (серьезное заболевание кишечника, часто встречающееся у недоношенных детей)
Синдром внезапной детской смерти (СВДС)
Почти все дети с низкой массой тела при рождении нуждаются в специализированной помощи в отделении интенсивной терапии новорожденных (ОИТН) до тех пор, пока они не наберут вес и не станут достаточно здоровыми, чтобы пойти домой.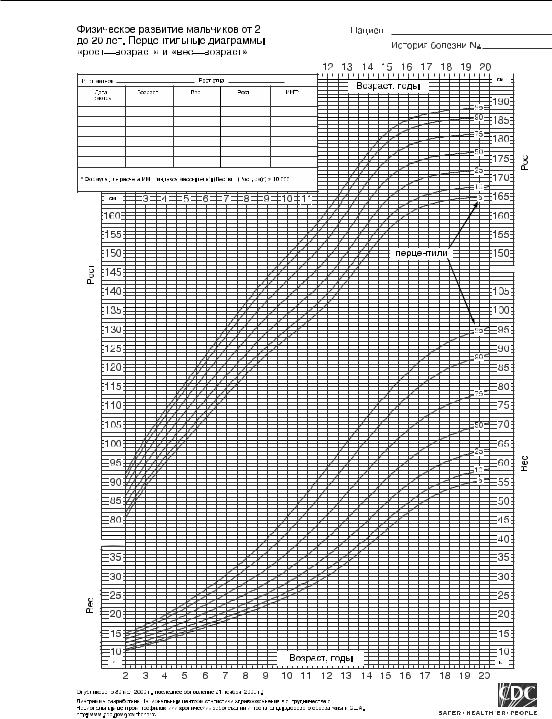 Выживаемость младенцев с низкой массой тела при рождении во многом зависит от того, сколько ребенок весит при рождении, причем самые маленькие дети (<500 граммов) имеют самый низкий коэффициент выживаемости.
Выживаемость младенцев с низкой массой тела при рождении во многом зависит от того, сколько ребенок весит при рождении, причем самые маленькие дети (<500 граммов) имеют самый низкий коэффициент выживаемости.
Во время беременности вес ребенка при рождении можно оценить по-разному. Высота глазного дна (верхняя часть матки матери) может быть измерена от лобковой кости. Это измерение в сантиметрах обычно соответствует количеству недель беременности после 20-й недели. Если для количества недель измерения низкие, ребенок может быть меньше ожидаемого.Ультразвук (тест с использованием звуковых волн для создания картины внутренних структур) — более точный метод оценки размеров плода. Можно измерить голову, живот и бедро плода и сравнить с диаграммой роста для оценки веса плода.
Младенцев взвешивают в течение первых нескольких часов после рождения. Вес сравнивается с гестационным возрастом ребенка и записывается в медицинскую карту. Вес при рождении менее 2500 граммов (5 фунтов 8 унций) диагностируется как низкий вес при рождении. Младенцы, весящие менее 1500 граммов (3 фунта 5 унций) при рождении, считаются очень маловесными.
Младенцы, весящие менее 1500 граммов (3 фунта 5 унций) при рождении, считаются очень маловесными.
Конкретные методы лечения при рождении с низкой массой тела будут назначены врачом вашего ребенка на основании:
Гестационный возраст, общее состояние здоровья и история болезни вашего ребенка
Толерантность вашего ребенка к определенным лекарствам, процедурам или методам лечения
Ваше мнение или предпочтение
Уход за новорожденными с низкой массой тела часто включает:
Уход в отделении интенсивной терапии
Кровати с регулируемой температурой
Специальное кормление, иногда через зонд в желудок, если ребенок не может сосать, или через внутривенный (IV) канал
Другие методы лечения осложнений
Младенцы с низкой массой тела при рождении обычно «догоняют» физический рост, если нет других осложнений.Младенцы могут быть направлены в специальные программы последующего медицинского наблюдения.
Благодаря огромным достижениям в области ухода за больными и недоношенными младенцами, все больше и больше детей выживают, несмотря на то, что родились рано и родились очень маленькими. Однако предотвращение преждевременных родов — один из лучших способов предотвратить появление детей с низкой массой тела при рождении.
Дородовой уход — ключевой фактор в предотвращении преждевременных родов и новорожденных с низкой массой тела. Во время дородовых посещений можно проверить здоровье матери и плода.Поскольку питание и набор веса матери связаны с набором веса плода и весом при рождении, здоровое питание и набор надлежащего веса во время беременности имеют важное значение. Матери также должны избегать употребления алкоголя, сигарет и запрещенных наркотиков, которые, помимо других осложнений, могут способствовать замедлению роста плода.
34 неделя беременности — все, что вам нужно знать
Как выглядит мой ребенок на 34 неделе?
Мозг вашего ребенка полностью развит, и он, возможно, даже мечтает.
Твой малыш там довольно уютно устроился — они все свернулись калачиком, прижав колени к груди. Они все еще могут менять положение, поэтому вы все равно будете чувствовать движение ребенка. Можете ли вы определить, где у вашего ребенка попка? А что насчет их спины?
Если это ваш первый ребенок, они, возможно, к настоящему времени повернулись вниз головой и глубоко вжались в ваш таз, готовые к родам. Это называется «вовлечение».
Когда ваш ребенок задействует или опускается в ваш таз, одышка, которую вы ощущаете, может уменьшиться.Это называется «молния».
Симптомы беременности на 34 неделе
Ваша грудь
Ваша грудь станет тяжелее, и вы сможете чувствовать себя более комфортно, если наденете легкий бюстгальтер на ночь, а днем - более поддерживающий бюстгальтер.
Тазовая боль
Примерно каждая пятая женщина испытывает боль в области таза на каком-то этапе беременности. Симптомы и боль варьируются от одной женщины к другой.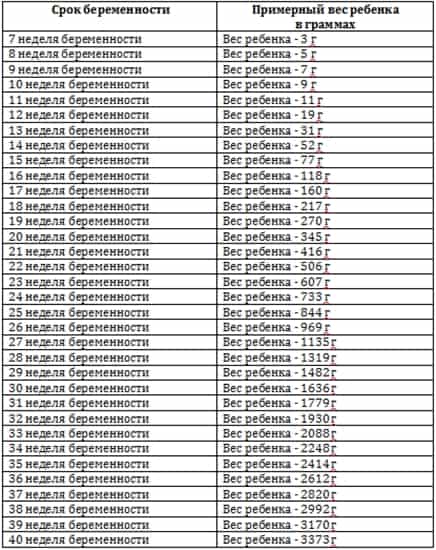
Если вы изо всех сил пытаетесь справиться, и дисфункция лобкового лобкового симфиза влияет на вашу повседневную жизнь, то вам нужна поддержка.Поговорите со своей акушеркой о направлении к специалисту.
Симптомы, на которые следует обратить внимание
Есть некоторые симптомы, о которых вам следует знать, потому что они могут означать, что что-то серьезное не так. Узнайте, что это за симптомы здесь.
Что делать на 34 неделе
Засыпайте на боку, если вы еще этого не сделали
Когда вы достигнете третьего триместра, советуем ложиться спать на боку, потому что исследования показали, что засыпание на спине связано с повышенным риском мертворождения.Этот совет включает дневной сон и ночной сон. Узнайте больше о безопасных позах для сна во время беременности.
Питание для вас и вашего ребенка
На этом этапе беременности вам нужно дополнительно 200 калорий в день, чтобы подпитывать вас и вашего растущего ребенка.
Прочтите 5 простых идей завтрака во время беременности или 7 простых идей обеда во время беременности, чтобы получить больше вдохновения.
Защитите суставы
Поскольку гормоны беременности расслабляют суставы при подготовке к родам, важно соблюдать осторожность при передвижении.Если вы все еще занимаетесь упражнениями, избегайте движений с сильной ударной нагрузкой (прыжков!).
Поднимая вещи, убедитесь, что вы сгибаете колени, а не спину, и старайтесь не переносить слишком тяжелые предметы.
Беременность и плавание
Плавание — прекрасное занятие на протяжении всей беременности. Вы можете надеть защитные очки, чтобы плавать с опущенной головой — это сделает ваше тело более прямым, что лучше для вашей спины.
Старайтесь не делать слишком много сильных скручивающих движений, так как они могут переутомить ваши глубокие мышцы живота или растянуть связки.
И избегайте удара грудью, так как удар ногой может вызвать боль в спине, если ваш позвоночник неправильно выровнен, или боль в области таза, если у вас дисфункция лобкового симфиза (SPD).
Что такое активные роды?
Голливуд часто показывает рожениц, лежащих на спине на больничной койке. Активные роды — наоборот. Идея активных родов заключается в том, что вы свободно двигаетесь и находите рабочие положения, которые помогут справиться с болью и побудят вашего ребенка выйти из дома. Вы можете узнать больше на курсах акушерства и дородового ухода.
Активные роды — наоборот. Идея активных родов заключается в том, что вы свободно двигаетесь и находите рабочие положения, которые помогут справиться с болью и побудят вашего ребенка выйти из дома. Вы можете узнать больше на курсах акушерства и дородового ухода.
«Сделайте что-нибудь, чтобы помочь вам почувствовать силу во время схваток, например, гипнозы или активные роды. Прочтите о труде и дайте себе «инструмент», который поможет вам чувствовать себя под контролем ». Зоя, мама одного ребенка
Ваша дородовая помощь
Антенатальные классы могут начаться примерно сейчас, если они еще этого не сделали.
Возможно, вы захотите начать изучать первые признаки родов, чтобы знать, чего ожидать в ближайшие недели.
Узнайте больше о том, что происходит во время родов.
Новая усовершенствованная ультразвуковая система визуализации Philips
представляет собой экономичное решение для врачей в самых разных условиях.

New Auto Face Reveal облегчает визуализацию лица ребенка, возможно, улучшая связь между родителями и плодами.
1
Новый Орлеан, США — Royal Philips Electronics (NYSE: PHG, AEX: PHIA) сегодня продемонстрировала свое последнее дополнение к семейству ультразвуковых устройств ClearVue в Американском колледже акушеров и гинекологов 61 st Ежегодное клиническое собрание в Новом Орлеане, штат Луизиана, 4-8 мая 2013 г.ClearVue 650 — это легкая и экономичная система, которая охватывает широкий спектр приложений от акушерства и гинекологии до кардиологии, брюшной полости, сосудов, груди, скелетно-мышечной системы, урологии и общей визуализации.
Новая ультразвуковая система Philips включает новейшие инструменты, такие как технология четырехмерной (4D) визуализации под названием Spatio Temporal Image Correlation (STIC), которая позволяет врачам быстро информировать пациентов о любых редких или сложных пороках сердца у плода. Он создает четкие, легко читаемые изображения, которые могут помочь врачам точно определить возраст беременности, дату зачатия и другую важную информацию о развивающемся плоде, включая визуальное подтверждение беременности, достоверное изображение состояния плода и сердца. — здоровье и движение эмбриона на целых две недели раньше срока беременности, чем у многих существующих ультразвуковых систем.
Он создает четкие, легко читаемые изображения, которые могут помочь врачам точно определить возраст беременности, дату зачатия и другую важную информацию о развивающемся плоде, включая визуальное подтверждение беременности, достоверное изображение состояния плода и сердца. — здоровье и движение эмбриона на целых две недели раньше срока беременности, чем у многих существующих ультразвуковых систем.
Кроме того, новая ультразвуковая система Philips использует технологию импульсной волны Tissue Doppler Imaging (TDI), которая обеспечивает картирование скорости сердечной ткани для оценки сердечной функции и движения стенок.Он также оснащен Auto Face Reveal , технологией, которая удаляет наложенные ткани, чтобы четко показать лицо будущего ребенка. Опубликованное исследование предполагает, что Auto Face Reveal и технология, на которой он основан, могут даже улучшить связь между родителями и плодами.
«Philips ClearVue 650 является еще одним свидетельством неизменного стремления Philips к инновациям и помощи клиницистам в улучшении результатов лечения пациентов и оказания медицинской помощи», — сказал Конрад Смитс, генеральный директор отделения ультразвуковой диагностики Philips Healthcare. «Это система, которая будет лучше служить медицинскому сообществу благодаря превосходному качеству изображений и упрощенному рабочему процессу для врачей широкого спектра специальностей, включая акушерство, гинекологию и кардиологию».
«Это система, которая будет лучше служить медицинскому сообществу благодаря превосходному качеству изображений и упрощенному рабочему процессу для врачей широкого спектра специальностей, включая акушерство, гинекологию и кардиологию».
Дополнительные функции и преимущества, доступные в Philips ClearVue 650, включают:
|
В новой ультразвуковой системе Philips ClearVue 650 используется технология 3D / 4D для улучшения клинических данных и достоверности диагностики.Технология трехмерного изображения создает глубину, тогда как технология 4D добавляет элемент движения.
ClearVue 650 является последним дополнением к семейству продуктов Philips Ultrasound ClearVue, включая 350 и 550. Все системы оснащены запатентованной технологией Active Array, которая повышает маневренность и обеспечивает превосходное качество изображения.
Посетите Philips на выставке ACOG 2013 на стенде № 1801, чтобы узнать больше или поговорить с представителем Philips.Для получения дополнительной информации посетите сайт www.philips.com/clearvue650.
1 Преториус Д., Гатту С., Джи Э., Холленбах К., Ньютон Р. , Халл А. и др. Предварительное обследование и оценка после обследования связи между родителями и плодами у пациентов, которым проводится 3- / 4-мерное акушерское ультразвуковое исследование. J Ultrasound Med. 2006; 25: 1411–1421.
, Халл А. и др. Предварительное обследование и оценка после обследования связи между родителями и плодами у пациентов, которым проводится 3- / 4-мерное акушерское ультразвуковое исследование. J Ultrasound Med. 2006; 25: 1411–1421.
Стойки для беременных | Hog Slat
Hog Slat Оборудование стойл для вынашивания свиней дает производителям свинины возможность содержать беременных свиноматок до и во время вынашивания свиноматок, эффективно управляя потреблением корма, состоянием тела и самочувствием.Панели стойл для беременных доступны в 8 различных конфигурациях, чтобы помочь животноводам выполнять задачи по разведению, проверке стельности / охоты и перемещению.
Сниженная стоимость
Стойки для беременных Hog Slat имеют конструкцию с болтовым креплением, которая экономит время на установку и расходы на техническое обслуживание в течение всего срока службы нашего оборудования
Быстрая установка
Стойки для беременных
Hog Slat отличаются конструкцией установки «без сварки», которая обеспечивает надлежащее выравнивание, более быструю сборку и меньший срок обслуживания по сравнению с конкурирующими марками оборудования для беременных, которое требует сварки на месте во время установки.
В конструкции стойла «NO-WELD» используются предварительно перфорированные распорки для верхней планки и распорки для пола; что обеспечивает более быструю и прямую сборку, чем у конкурирующих моделей, сваренных на месте
Качественная отделка
Прочная прочная стальная конструкция долговечна; Доступен либо с нашей фирменной синей порошковой эпоксидной краской, либо с горячим цинкованием
Правильное выравнивание
Предварительно перфорированные распорки для верхней перекладины и распорки для пола из горячеоцинкованной стали (3/8 ”x 1-1 / 2”), устойчивые к коррозии и фиксирующие стойки стойла на месте; обеспечить правильное расположение и выравнивание каждого стойла
Гибкий размер
Стойки для беременных Hog Slat доступны в нескольких вариантах размера, чтобы удовлетворить потребности вашего нового строительства или реконструированных проектов стойл для беременных.
Стойки для беременных Hog Slat доступны в 8 различных стилях, чтобы удовлетворить потребности в кормлении, планировке и эксплуатации любой свиноводческой фермы.
Варианты длины стойла: 7’0 дюймов или 7’6 дюймов
Варианты ширины стойла: 22, 23, 24, 25, 26 и 28 дюймов
Несколько конфигураций
Панели стойл для беременных Hog Slat доступны с выбором между наклонной передней или прямой передней конструкцией и 4 различными конструкциями задней части; Результатом является 8 различных вариантов общей конфигурации для соответствия потребностям всех операций по разведению и содержанию свиней:
Наклонная передняя часть с наклонной задней частью, прямая задняя часть, AI-задняя часть или модифицированная AI-задняя часть
Прямая передняя часть с наклонной задней частью, прямая задняя часть, задняя часть AI или модифицированная задняя часть AI
Качественный дизайн
Помещения для содержания свиноматок
- Hog Slat обладают конструктивными особенностями, усовершенствованными за более чем 30 лет производства, и пользуются доверием производителей свинины во всем мире для удовлетворения своих потребностей в содержании свиноматок.
- Угловые верхние и нижние перекладины 1-1 / 2 дюйма, горизонтальные стержни 1/2 дюйма и стратегически разнесенные вертикальные вертикальные опоры вдоль панели создают прочное стойло, в котором могут содержаться крупные взрослые свиноматки.
- Встроенная трубка для подачи корма обеспечивает подачу корма из системы подачи свиноматок непосредственно перед каждой свиньей и работает как с напольным кормлением, так и с кормушками из нержавеющей стали.
- Передние и задние дверцы ворот доступны только с язычками для стержней или комбинацией язычка и трубы, которая обеспечивает дополнительную защиту затворов
- Передние и задние ворота стойла закреплены стальными штангами и могут открываться влево или вправо для облегчения погрузки и разгрузки в коровнике.
- Чаша для свиноматок Hog Slat и кормушки SowMAX могут быть установлены на прямых передних воротах стойл, что дает производителям возможность предлагать произвольное кормление свиноматкам после опороса перед разведением

Установочные принадлежности и запасные части
Hog Slat производит полную линейку запасных частей и монтажных принадлежностей для стойл для беременных, в том числе:
- Затвор (стальной стержень диаметром 1/2 дюйма)
- Оцинкованные распорки пола толщиной 3/8 дюйма
- Т-образные болты (чугун и нержавеющая сталь)
- Разъемы верхнего расстояния, V-образные болты и гайки
- Дверной зажим
- К-образные зажимы
- Питающие трубы
- Сменные приварные ножки
Комплект Chase Gate
Комплекты для загонных ворот Hog Slat можно использовать для создания легких ворот для переулков, чтобы облегчить рутинную работу по перемещению свиноматок в стойле для вынашивания свиноматок, но при этом необходимо отрезать кусок фанеры по длине и прикрепить комплект. В комплекты ворот Chase входят две петли, цепь, болты, гайки и зажимы. Шарнирные стойки подходят к существующим зажимам ворот стойла, позволяя легко перемещать двери в коровнике по мере необходимости. (Номер товара: 59404)
В комплекты ворот Chase входят две петли, цепь, болты, гайки и зажимы. Шарнирные стойки подходят к существующим зажимам ворот стойла, позволяя легко перемещать двери в коровнике по мере необходимости. (Номер товара: 59404)
Алкоголь во время беременности
Как употребление алкоголя во время беременности влияет на здоровье вашего ребенка?
Употребление алкоголя на любом сроке беременности может вызвать серьезные проблемы со здоровьем у вашего ребенка. Алкоголь включает вино, винные холодильники, пиво и спиртные напитки.
Когда вы употребляете алкоголь во время беременности, алкоголь в крови быстро проходит через плаценту и пуповину к ребенку.Плацента растет в матке (матке) и снабжает ребенка пищей и кислородом через пуповину. Употребление любого количества алкоголя в любое время во время беременности может нанести вред развивающемуся мозгу и другим органам вашего ребенка. Никакое количество алкоголя не было доказано безопасным на любом сроке беременности.
Нет безопасного времени для употребления алкоголя во время беременности. Алкоголь может вызвать проблемы у вашего ребенка в любое время во время беременности, даже до того, как вы узнаете, что беременны. Вы можете быть беременны и не знать об этом от 4 до 6 недель.
Употребление алкоголя во время беременности увеличивает шансы вашего ребенка иметь следующие проблемы:
- Преждевременные роды. Это когда ваш ребенок рождается до 37 недель беременности. Недоношенные дети могут иметь серьезные проблемы со здоровьем при рождении и в более позднем возрасте.
- Повреждение мозга и проблемы с ростом и развитием
- Врожденные дефекты, такие как пороки сердца, проблемы со слухом или зрением. Врожденные дефекты — это состояния здоровья, которые присутствуют при рождении.Врожденные дефекты изменяют форму или функцию одной или нескольких частей тела. Они могут вызвать проблемы с общим здоровьем, развитием или работой организма.
- Расстройства алкогольного спектра плода (также называемые ФАСН).
 Дети с ФАСН могут иметь ряд проблем, включая умственные нарушения и нарушения развития. Это проблемы с работой мозга, из-за которых у человека могут возникнуть проблемы с обучением, общением, заботой о себе или общением с другими.У них также могут быть проблемы или задержки в физическом развитии. ФАСН обычно длятся всю жизнь. Пьянство во время беременности увеличивает ваши шансы на зачатие ребенка с ФАСН. Пьянство — это когда вы выпиваете четыре или более порций за 2–3 часа.
Дети с ФАСН могут иметь ряд проблем, включая умственные нарушения и нарушения развития. Это проблемы с работой мозга, из-за которых у человека могут возникнуть проблемы с обучением, общением, заботой о себе или общением с другими.У них также могут быть проблемы или задержки в физическом развитии. ФАСН обычно длятся всю жизнь. Пьянство во время беременности увеличивает ваши шансы на зачатие ребенка с ФАСН. Пьянство — это когда вы выпиваете четыре или более порций за 2–3 часа. - Низкая масса тела при рождении (также называется НМТ). Это когда ребенок рождается с весом менее 5 фунтов 8 унций.
- Выкидыш. Это когда ребенок умирает в утробе матери до 20 недели беременности.
- Мертворождение. Это когда ребенок умирает в утробе матери после 20 недель беременности.
Как обезопасить ребенка от алкоголя во время беременности?
Если вы не употребляете алкоголь во время беременности, у вашего ребенка не может быть ФАСН или других проблем со здоровьем, вызванных алкоголем. Если вы беременны или даже думаете о беременности, не употребляйте алкоголь.
Если вы беременны или даже думаете о беременности, не употребляйте алкоголь.
Некоторые женщины могут употреблять алкоголь во время беременности и рожать здоровых детей. Некоторые женщины могут употреблять очень мало алкоголя во время беременности и рожать детей с серьезными заболеваниями.Каждая беременность индивидуальна. Алкоголь может навредить одному ребенку больше, чем другому. Лучший способ уберечь ребенка от проблем, вызванных алкоголем во время беременности, — это не употреблять алкоголь во время беременности.
Если вы беременны, пытаетесь забеременеть или думаете, что беременны, не употребляйте алкоголь. Когда вы забеременеете, регулярно получайте дородовой уход (медицинское обслуживание, которое вы получаете во время беременности). Сообщите своему врачу, если вам нужна помощь в прекращении употребления алкоголя.
Как можно отказаться от алкоголя во время беременности?
Возможно, вы захотите употреблять алкоголь во время беременности.Алкоголь часто является частью общественной деятельности, например вечеринок или спортивных мероприятий. Возможно, вы привыкли выпивать бокал вина за ужином или в конце напряженного дня. Бросить алкоголь во время беременности может быть сложно.
Возможно, вы привыкли выпивать бокал вина за ужином или в конце напряженного дня. Бросить алкоголь во время беременности может быть сложно.
Вот несколько советов, которые помогут вам бросить употреблять алкоголь:
- Подумайте, когда вы обычно употребляете алкоголь. Планируйте пить другие напитки, например фруктовые напитки или воду. Используйте забавную соломинку или вставьте в стакан зонтик, чтобы было веселее.
- Держитесь подальше от ситуаций или мест, где вы обычно пьете, таких как вечеринки или бары.
- Избавьтесь от всего алкоголя в вашем доме.
- Скажите партнеру, друзьям и семье, что вы не употребляете алкоголь во время беременности. Просите их помочь и поддержать вас.
Если вам нужна помощь, чтобы бросить пить, вот что вы можете сделать:
Может ли алкоголь повлиять на вашего ребенка во время беременности?
ФАСН и другие связанные с алкоголем состояния здоровья возникают, когда вы пьете во время беременности.

2007/26/3_19.png)

 Матери с более низким социально-экономическим статусом также с большей вероятностью будут иметь плохое питание во время беременности, неадекватный дородовой уход и осложнения при беременности — все факторы, которые могут способствовать низкой массе тела при рождении.
Матери с более низким социально-экономическим статусом также с большей вероятностью будут иметь плохое питание во время беременности, неадекватный дородовой уход и осложнения при беременности — все факторы, которые могут способствовать низкой массе тела при рождении. ClearVue 650 потребляет меньше энергии, чтобы сэкономить на энергии и охлаждении.
ClearVue 650 потребляет меньше энергии, чтобы сэкономить на энергии и охлаждении. Дети с ФАСН могут иметь ряд проблем, включая умственные нарушения и нарушения развития. Это проблемы с работой мозга, из-за которых у человека могут возникнуть проблемы с обучением, общением, заботой о себе или общением с другими.У них также могут быть проблемы или задержки в физическом развитии. ФАСН обычно длятся всю жизнь. Пьянство во время беременности увеличивает ваши шансы на зачатие ребенка с ФАСН. Пьянство — это когда вы выпиваете четыре или более порций за 2–3 часа.
Дети с ФАСН могут иметь ряд проблем, включая умственные нарушения и нарушения развития. Это проблемы с работой мозга, из-за которых у человека могут возникнуть проблемы с обучением, общением, заботой о себе или общением с другими.У них также могут быть проблемы или задержки в физическом развитии. ФАСН обычно длятся всю жизнь. Пьянство во время беременности увеличивает ваши шансы на зачатие ребенка с ФАСН. Пьянство — это когда вы выпиваете четыре или более порций за 2–3 часа.