МЕНОРРАГИЯ: ЛЕЧЕНИЕ И ПРИЧИНЫ | Добромед
Что-то пошло не так. «Льет» как из ведра… дольше, чем обычно, в выделениях какие-то мерзкие сгустки, прокладку приходится менять чуть ли ни каждые полчаса. Чувствуешь себя выжатым в соковыжималке лимоном, на теле какие-то синяки, редко, но метко бухаешься в обморок, и почему-то десны кровоточат.
Клиническая картина красочная. С большой долей вероятности можно говорить о том, что у мадам приключилась меноррагия («гиперменорея»).
Причин, по которым женщины могут так «попасть», предостаточно:
- Гормональный сбой;
- Наследственность;
- Неполадки с «женскими» органами: нарушение функции яичников, миома матки, полипы и т.д.
- Контрацепция с помощью внутриматочной спирали;
- Нарушения свертывающей системы крови;
- Болезни почек, сердца, печени, щитовидной железы;
- Стрессы, переутомления;
- Смена климата;
- Поднятие тяжестей.
Меноррагия: причины
На самом деле причиной обильного кровотечения может стать не только меноррагия, но и, например, внематочная беременность. Поэтому основной задачей гинеколога является исключение этого диагноза. Очень точным методом в данном случае является анализ на гормон хорионический гонадотропин (ХГЧ).
Поэтому основной задачей гинеколога является исключение этого диагноза. Очень точным методом в данном случае является анализ на гормон хорионический гонадотропин (ХГЧ).
Также гинеколог проведет тщательный осмотр влагалища и шейки матки (в том числе гистероскопом) и УЗИ органов малого таза; возьмет материал для проведения исследования слизистой оболочки матки и сделает забор тканей эндометрия для гистопатологического анализа.
Кровь пациентки проверяется на гормоны, свертываемость, определяется биохимический состав и онкомаркеры.
Меноррагия: лечение
Лечение этой патологии происходит с помощью нескольких групп лекарственных препаратов.
Первая группа – полезная (если подойти к выбору с умом) и приятная (для постоянного полового партнера) – оральные контрацептивы, которые препятствуют росту эндометрия и таким образом способствуют сокращению кровянистых выделений.
Вторая группа – противовоспалительные препараты, также влияющие на обильность и продолжительность выделений. «Классика жанра» в этой группе – ибупрофен.
«Классика жанра» в этой группе – ибупрофен.
Группа №3 – кровоостанавливающие средства. Данные препараты назначаются, когда очень обильные месячные (дицинон, аминокапроновая кислота).
Если медикаментозное лечение не дает результата, гинеколог может предложить пациентке оперативное вмешательство.
Операция также показана женщинам с выявленной патологией половых органов, от 40 лет и старше и в случае выраженной анемии вследствие железодецифита. Для того, чтобы закрепить эффект, после прекращения кровотечения проводят курс физиотерапевтических процедур. В общем, меноррагия, конечно штука неприятная, но излечимая.
Гинекологи сети клиник «Добромед» и не такие «штуки» излечивали. Благо у нас есть все необходимое для плодотворного лечения: и врачи высшей категории, и самая современная аппаратура. А еще мы любим своих пациентов и это главное!
Маточные кровотечения – причины, симптомы, лечение – статьи о здоровье
Оглавление
Аномальные маточные кровотечения (АМК) представляют собой патологические изменения менструальной функции. Функциональные изменения могут возникать на различных уровнях: в гипофизе и гипоталамусе, надпочечниках, яичниках, щитовидной железе и коре головного мозга.
Функциональные изменения могут возникать на различных уровнях: в гипофизе и гипоталамусе, надпочечниках, яичниках, щитовидной железе и коре головного мозга.
Выделяют следующие виды нарушений:
- Полименорея. Для этой патологии характерны короткие перерывы между циклами, которые приводят к частому возникновению менструальных кровотечений. Они опасны тем, что провоцируют анемию, которая развивается в кратчайшие сроки
- Метроррагия. Такие кровотечения возникают в промежутках между менструациями. Метроррагия также опасна развитием анемии
- Меноррагия. Для этой патологии характерна выраженная потеря крови во время менструаций, нередко превышающих по своей длительности физиологическую норму
- Менометроррагия. Такие маточные кровотечения являются продолжительными и нерегулярными
Выявлены и такие формы АМК:
- Ювенильного периода. Они фиксируются у пациенток в возрасте от 12 до 17 лет
- Репродуктивного периода.
 Их отмечают у женщин от 18 до 45 лет
Их отмечают у женщин от 18 до 45 лет - Пременопаузального периода. Фиксируются у пациенток в возрасте от 46 до 55 лет
Особого внимания заслуживают кровотечения во время беременности и родов. Возникающая в первые месяцы вынашивания плода патология зачастую является признаком его внематочного расположения или угрозы самопроизвольного аборта. При таких состояниях женщины жалуются на боли в нижней части живота. Если АМК началось у беременной, следует незамедлительно воспользоваться медицинской помощью. Если начать лечение вовремя, можно спасти плод и сохранить репродуктивную функцию женщины.
Важно! Особенно опасными являются кровотечения, которые развиваются в 3 триместре. Патологическое состояние может возникнуть на фоне разрыва маточных стенок, предлежания плаценты или ее отслойки. Женщине в таком случае необходимо вызвать скорую медицинскую помощь.
В некоторых случаях АМК возникают и в родах. К их причинам относят отслойку плаценты и ее предлежание, нарушение свертываемости крови, застревание последа и низкую сократительную функцию матки.
Причины возникновения
Врачами выделяются сегодня следующие причины маточных кровотечений:
- Патологии яичников. К ним относят недостаточность лютеиновой фазы, синдромы поликистозных и резистентных яичников, кисты, гормонопродуцирующие опухоли и др.
- Заболевания матки. Аномальные кровотечения могут возникать на фоне миомы, эндометриоза, аденомиоза, полипов эндометрия и гиперплазии
- Патологии гипофиза. К ним относят гипофизарный гипогонадизм и акромегалию
- Заболевания щитовидной железы. Спровоцировать кровотечения могут гипо- и гипертиреозы
- Патологии надпочечников. К часто встречающимся относят синдром Кушинга и врожденную гиперплазию коры
- Заболевания свертывающей системы крови: гемофилия и др.
- Хронические патологии других органов: пиелонефрит, цирроз печени и др.
Также к причинам возникновения таких кровотечений относят прием ряда лекарственных препаратов и дефицит или избыток массы тела.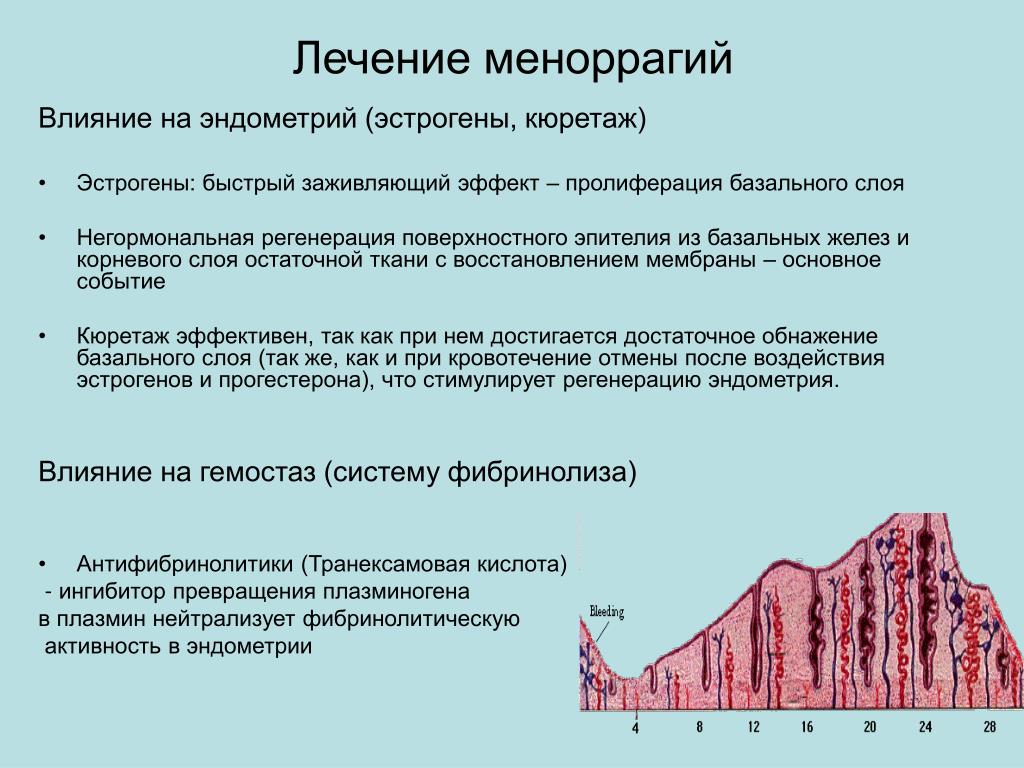
Важно! Лечение кровотечений у женщин должно начинаться уже после первого их проявления. В противном случае могут развиться серьезные осложнения. Важно своевременно обратиться к гинекологу. Только опытный специалист не просто выявит причину патологии, но и устранит ее проявления, проведет терапию основного заболевания. При необходимости к лечению кровотечений из матки врач привлечет своих коллег: терапевта, эндокринолога, уролога и др.
Симптомы
От стандартной менструации патологическое состояние отличается тем, что во время него существенно увеличивается объем выделяющейся крови. Обычно он повышается в 2 и более раз. При этом женщина вынуждена изменять свой образ жизни и часто менять используемые гигиенические средства.
Увеличивается и длительность кровотечения. Обычно менструация длится 3-7 дней. АМК могут продолжаться намного дольше. Для патологического состояния характерна и нерегулярность выделений, а также их появление после полового акта, в возрасте, когда менструации уже прекратились (в том числе достаточно давно).
Выделяют и особенности АМК в зависимости от их вида.
Для кровотечений ювенильного периода характерны выделения из половых путей, которые сопровождаются болевым синдромом и имеют длительность до 1,5 месяца. Такая патология становится причиной развития анемии, провоцирующей сухость кожи, периодические головокружения, бледность и общую ослабленность.
Для АМК репродуктивного периода характерны нарушения цикла. Кровотечения возникают на фоне задержки менструации до 6-8 недель или в процессе нее, могут длиться до 4-8 недель и также приводят к анемии, ослабляющей организм пациентки.
Для АМК пременопаузального периода характерны общая слабость, головная боль, раздражительность и снижение работоспособности. Также женщины жалуются на приливы жара, ночную потливость, покраснение лица, нагрубание молочных желез, непереносимость резких запахов и громких звуков, тревожность, апатию.
Методы терапии
Лечение кровотечений во многом зависит от их причин и вида.
Ювенильные АМК требуют проведения медикаментозной терапии, которая сводится к назначению лекарственных кровоостанавливающих средств, а также утеротоников. При необходимости рекомендуются определенные гормональные препараты. Длительность курса лечения определяется исключительно врачом в зависимости от возраста пациентки, особенностей ее развития и образа жизни. Если развивается анемия, она также корректируется. В качестве общеукрепляющего средства назначаются витаминные комплексы. Если лекарственные препараты не дают выраженного эффекта, гинеколог может порекомендовать диагностическое выскабливание полости матки. Предотвратить развитие кровотечений в некоторых случаях позволяет нормализация веса. Поэтому некоторым пациенткам дополнительно назначается специальная диета. Она дает возможности для устранения избыточной массы тела или ее набора.
АМК, возникающие в репродуктивном возрасте, лечатся путем назначения кровоостанавливающих препаратов и средств, сокращающих матку. Также могут назначаться гормоны. Такая терапия подбирается с учетом наличия нарушений функции яичников, состояния эндометрия и данных об уровне эстрогенов в крови. Для коррекции анемии рекомендуют препараты железа. Также может проводиться и диагностическое выскабливание полости матки, обеспечивающее остановку кровотечения и позволяющее получить необходимые данные о текущем строении эндометрия.
Также могут назначаться гормоны. Такая терапия подбирается с учетом наличия нарушений функции яичников, состояния эндометрия и данных об уровне эстрогенов в крови. Для коррекции анемии рекомендуют препараты железа. Также может проводиться и диагностическое выскабливание полости матки, обеспечивающее остановку кровотечения и позволяющее получить необходимые данные о текущем строении эндометрия.
АМК в пременопаузальном периоде лечатся путем раздельного выскабливания полости матки. Могут применяться и другие современные методики. Также назначаются препараты для остановки кровотечения и гормональные средства. Так как зачастую патология сочетается с климактерическим синдромом, пациентке рекомендуют седативные и другие составы для нормализации функционирования центральной нервной системы.
Важно! Любые препараты назначаются исключительно врачом и принимаются только под его контролем. Во время лечения кровотечения у взрослых женщин и молодых девушек обязательными являются регулярные консультации с гинекологом. Только опытный специалист заранее определит:
Только опытный специалист заранее определит:
- Общее состояние пациентки
- Наличие у нее сопутствующих заболеваний
- Индивидуальные особенности
Квалифицированный врач расскажет о возможных побочных эффектах и постарается подобрать препараты, которые создают минимальные риски возникновения таких эффектов.
Благодаря этому будут обеспечены:
- Нормализация цикла (если женщина находится в репродуктивном возрасте)
- Профилактика рецидивов
- Улучшение общего самочувствия пациентки
- Реализация нарушенной репродуктивной функции и восстановление фертильности при бесплодии (если это необходимо)
- Устранение рисков развития осложнений
Преимущества лечения в МЕДСИ
- Опытные гинекологи. Наши врачи обладают необходимыми навыками и знаниями для терапии пациенток вне зависимости от их возраста и иных индивидуальных особенностей.
 Гинекологи применяют как стандартные, так и современные методики лечения, что позволяет успешно комбинировать их для достижения выраженного эффекта в кратчайшие сроки
Гинекологи применяют как стандартные, так и современные методики лечения, что позволяет успешно комбинировать их для достижения выраженного эффекта в кратчайшие сроки - Новейшие методы диагностики. Перед началом лечения маточных кровотечений проводится комплексное обследование пациентки, включающее лабораторные и инструментальные исследования
- Уникальные методы терапии. Даже в сложных случаях они позволяют избежать необходимости проведения оперативного вмешательства. При этом достигается выраженный оздоровительный эффект. При необходимости к лечению кровотечений подключаются не только гинекологи, но и другие узкие специалисты. Это позволяет добиться быстрого результата
- Комфортное обслуживание в клинике. Мы обеспечили отсутствие очередей и возможности для записи на прием в удобное время. Каждая консультация комфортна для пациентки и проводится с особым вниманием к ней врача
Если вы планируете пройти лечение кровотечений в МЕДСИ в Санкт-Петербурге, позвоните нам по номеру +7 (812) 336-33-33. Специалист ответит на возникшие вопросы и запишет на прием к гинекологу на удобное время.
Специалист ответит на возникшие вопросы и запишет на прием к гинекологу на удобное время.
Обильная менструация — причины, болезни, диагностика, профилактика и лечение — Likar24
Меноррагия – это медицинский термин для обозначения менструальных периодов с ненормально сильными или продолжительными кровотечениями. Хотя большие менструальные кровотечения является общей проблемой, большинство женщин не испытывают потерю крови достаточно серьезной, чтобы можно было признать это как меноррагию. С ней вы не можете поддерживать привычную деятельность, когда у вас есть менструация, поскольку появляются избыточные кровопотери и спазмы.
Признаками и симптомами меноррагии могут быть:
- необходимость менять тампон или прокладку каждый час в течение нескольких часов подряд;
- необходимо использовать двойной санитарный защиту, чтобы контролировать менструальный поток;
- нужно просыпаться ночью, чтобы изменить прокладку;
- кровотечение длится дольше недели;
- прохождения тромбов более чем на четверть;
- ограничения ежедневных занятий из-за сильного менструальный поток;
- появляются симптомы анемии, такие как усталость или одышка.

В некоторых случаях причина сильных менструальных кровотечений неизвестна, однако существует несколько факторов, которые могут повлечь меноррагию:
Дисбаланс гормонов
В нормальном менструальном цикле баланс между гормонами эстрогеном и прогестероном регулирует накопление оболочки матки (эндометрий), которую происходит во время менструации. Если возникает нарушение равновесия гормонов, эндометрий развивается в избытке и со временем выходит из-за сильной менструальное кровотечение.
Дисбаланс гормонов может вызвать синдром поликистозных яичников, ожирение, резистентность к инсулину и проблемы с щитовидной железой.
Дисфункция яичников
Если ваши яичники не образует яйцеклетку (овуляцию) во время менструального цикла, ваш организм не вырабатывает гормон прогестерон, как это происходит во время нормального менструального цикла. Это приводит к нарушению баланса гормонов и может привести к меноррагии.
Миома матки
Эти доброкачественные опухоли матки, которые появляются во время детородного периода женщины. Миома матки может вызвать тяжелые или длительные менструальные кровотечения.
Миома матки может вызвать тяжелые или длительные менструальные кровотечения.
Полипы
Небольшие доброкачественные наросты на слизистой оболочке матки (полипы матки) могут вызвать сильные или продолжительные менструальные кровотечения.
Аденомиоз
Это состояние возникает, когда железы с эндометрия встраиваются в маточную мускулатуру, часто вызывая сильные кровотечения и болезненную менструацию.
Внутривагинальная контрацепция
Меноррагия – хорошо известный побочный эффект использование не гормональных внутриматочных контрацептивов.
Рак
Рак матки и рак шейки матки могут привести чрезмерное менструальное кровотечение, особенно если вы находитесь в постменопаузе или раньше у вас были аномальные тесты на наличие папилломы вируса.
Наследственные нарушения кровотечения
Некоторые нарушения кровотечения, например, болезнь фон Виллебранда – состояние, при котором важный фактор свертывания крови является недостаточным или нарушенным, могут вызвать аномальные менструальные кровотечения.
Лекарства
Некоторые лекарства, включая противовоспалительные препараты, гормональные препараты, такие как эстроген и прогестины, антикоагулянты могут способствовать сильным или продолжительным менструальным кровотечениям.
Также нечастыми причинами тяжелой и чрезмерной менструации могут быть недостаточная активность щитовидной железы и некоторые заболевания печени и почек.
Несколько из следующих тестов помогут выяснить, есть ли у вас проблемы с кровотечением:
Анализ крови
Анализ, который используется для проверки наличия анемии, проблем с щитовидной железой или проблем со сгустками крови.
Пап-тест
Для этого теста клетки шейки матки удаляются, а затем анализируются, чтобы выяснить, есть ли инфекция, воспаление или изменения в клетках, которые могут быть раком или могут вызвать рак.
Биопсия эндометрия
Образцы ткани берут с внутренней оболочки матки или «эндометрия», чтобы выяснить, есть ли рак или другие аномальные клетки.
УЗИ
Это безболезненное сканирование сосудов, тканей и органов, с помощью звуковых волн и компьютера.
Соногистерограма
Это ультразвуковое сканирование делается после введения жидкости через трубку в матку путем влагалища и шейки матки.
Гистероскопия
Это процедура осмотра внутренней части матки с помощью крошечного инструмента, чтобы увидеть наличие миомы, полипов или других проблем, которые могут вызвать кровотечение. Проводится под анестезией.
Дилатация и каретаж
Это процедура с помощью которой можно найти и лечить причину кровотечения. Во время проведения научно-исследовательской работы внутреннюю оболочку вашей матки вычищают и рассматривают, что может вызвать кровотечение. Проводится под анестезией.
Фибромы
Фибромы – это аномальные наросты, образующиеся в мышце матки. Они очень распространены и могут встречаться у 80% женщин. Их часто называют «опухолями», но подавляющее большинство не являются раковыми. Фибромы чаще вызывают симптомы, если они большие, если их много или если они давят на другие внутренние органы. У некоторых женщин с миомой наблюдаются очень сильные менструальные кровотечения, тазовый давление или боль, мешает их жизни, а некоторые женщины имеют проблемы с фертильностью и беременностью. Однако симптомы фибромы обычно улучшаются после менопаузы. Фибромы могут выпячиваться изнутри или снаружи матки. Они могут варьироваться по размеру микроскопического до большого.
Фибромы чаще вызывают симптомы, если они большие, если их много или если они давят на другие внутренние органы. У некоторых женщин с миомой наблюдаются очень сильные менструальные кровотечения, тазовый давление или боль, мешает их жизни, а некоторые женщины имеют проблемы с фертильностью и беременностью. Однако симптомы фибромы обычно улучшаются после менопаузы. Фибромы могут выпячиваться изнутри или снаружи матки. Они могут варьироваться по размеру микроскопического до большого.
Полипы
Полипы матки обычно является не раковыми (доброкачественными) разрастания оболочки матки (эндометрия). Они также могут возникать на шейке матки. Полипы могут вызвать сильные менструальные кровотечения, кровотечения между периодами или кровотечения после полового акта. Иногда полипы могут развивать отклонения, особенно у пожилых женщин, поэтому обычно рекомендуется удалять их, прежде чем они станут опасными.
Рак, злокачественные заболевания и гиперплазия
У некоторых женщин может развиться аномально толстая оболочка внутренней поверхности матки. Это состояние называется гиперплазией эндометрия, может вызвать сильные менструальные кровотечения, нерегулярные кровотечения или кровянистые выделения из влагалища. В некоторых случаях гиперплазия эндометрия может перейти в рак эндометрия, состояние, которое чаще встречается после менопаузы, но может встречаться и у молодых женщин.
Это состояние называется гиперплазией эндометрия, может вызвать сильные менструальные кровотечения, нерегулярные кровотечения или кровянистые выделения из влагалища. В некоторых случаях гиперплазия эндометрия может перейти в рак эндометрия, состояние, которое чаще встречается после менопаузы, но может встречаться и у молодых женщин.
Аденомиоз
Аденомиоз является частой причиной болезненной и тяжелой менструации, может иметь те же симптомы, что и эндометриоз и фибромы. Он возникает, когда эндометриальные железы перерастают в мышцу матки. В результате матка увеличивается. Однако диагностировать его нелегко, поскольку ультразвуковое исследование, гистероскопия, хирургическая работа и магнитно-резонансная томография не всегда могут показать это.
Чрезмерное или длительное кровотечение может привести к другим заболеваниям, в частности:
- Анемия. Меноррагия может вызвать анемию потери крови путем уменьшения количества циркулирующих эритроцитов. Количество эритроцитов измеряется гемоглобином, белком, который позволяет эритроцитам переносить кислород к тканям.
 Анемия с дефицитом железа возникает, когда организм пытается компенсировать утраченные эритроциты, используя запасы железа, чтобы сделать больше гемоглобина, который может затем переносить кислород к эритроцитам. Меноррагия может снизить уровень железа достаточно, чтобы увеличить риск возникновения железодефицитной анемии. Признаками и симптомами являются бледность кожи, слабость и усталость.
Анемия с дефицитом железа возникает, когда организм пытается компенсировать утраченные эритроциты, используя запасы железа, чтобы сделать больше гемоглобина, который может затем переносить кислород к эритроцитам. Меноррагия может снизить уровень железа достаточно, чтобы увеличить риск возникновения железодефицитной анемии. Признаками и симптомами являются бледность кожи, слабость и усталость. - Сильная боль. Наряду с сильной менструальным кровотечением, могут возникнуть болезненные менструальные судороги (дисменорея).
В случае возникновения сильного менструального кровотечения обратитесь к гинекологу, который благодаря результатам анализов и методам диагностики сможет установить правильный диагноз.
Обязательно обратитесь к врачу, если:
- Вагинальное кровотечение настолько сильна, что замачивают хотя бы одну прокладку или тампон в час более двух часов;
- Возникают кровотечения между менструациями;
- Любые вагинальные кровотечения после менопаузы.

Лучшим методом профилактики будет регулярное посещение гинеколога, ведь предотвратить чрезмерную кровотечения трудно. Важно не вступать в хаотичные половые акты для профилактики ИППП, в результате которых может возникать рак матки или шейки матки. Используйте не вагинальные методы контрацепции, попробуйте альтернативный гормональный вариант, но обязательно проконсультируйтесь с врачом перед применением.
Существуют различные варианты лечения избыточного кровопотери во время менструации. Они зависят от того, что вызывает ее:
- внутриматочная система – небольшой прибор, содержащий гормон прогестаген, вставляется в матку;
- не гормональные препараты, нестероидные противовоспалительные средства;
- гормональные препараты;
- абляция эндометрия – процедура удаления оболочки утробы;
- миомэктомия – операция по удалению миомы;
- эмболизация маточных артерий – процедура уменьшения миомы.
Ювенильные кровотечения у девочек-подростков от 12 до 18 лет — описание, причины, профилактика
Ювенильными или пубертатными кровотечениями в гинекологии принято называть маточные кровотечения, представляющие собой нарушение менструального цикла у девочек-подростков в возрасте 12—18 лет.
По мнению специалистов, ювенильные кровотечения — это одна из наиболее сложных патологий периода полового созревания у девочки.
Ювенильные кровотечения чаще всего представляют собой неритмичные более или менее обильные кровотечения из влагалища. Чаще всего кровотечение появляется после задержки очередной менструации на 2—6 недель и продолжается довольно долго — как правило, больше недели. В некоторых случаях кровотечение из половых путей продолжается до нескольких месяцев, периодически ослабевая и усиливаясь.
При столь продолжительном кровотечении состояние девочки может быть тяжелым, так как продолжительное и интенсивное ювенильное кровотечение может стать причиной малокровия — анемии, в том числе и тяжелой.
Чаще всего ювенильные кровотечения возникают в течение первых двух-трех лет после начала менструаций. Как правило, маточные ювенильные кровотечения наблюдаются в зимние или весенние месяцы, что вызвано недостатком витаминов в пищевом рационе девочки. Но, разумеется, это не единственная причина патологии.
Но, разумеется, это не единственная причина патологии.
Причины
- Инфекционные заболевания.
- Гормональные нарушения.
- Психические травмы.
- Физические или психологические перегрузки.
- Неправильное питание.
Симптомы
- Межменструальные кровянистые выделения из половых путей, возникающие между менструациями, — метроррагия.
- Нерегулярные длительные маточные кровотечения, обычно возникающие после менструации, — менометроррагия.
- Регулярные длительные (более 7 дней) и обильные (более 100 мл) маточные кровотечения (менструации) — меноррагия, гиперменорея.
- Регулярные маточные кровотечения (менструации) с интервалом менее 21 дня — полименорея.
- Общее недомогание, слабость, головокружение, головная боль.
Если девочка-подросток своевременно обращается к врачу, и гинеколог грамотно проводит лечение, то менструальный цикл, как правило, удается нормализовать.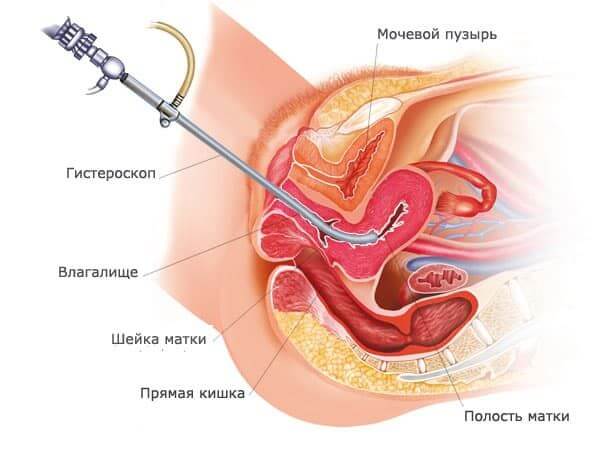 Прогноз при этом достаточно благоприятный.
Прогноз при этом достаточно благоприятный.
Однако если кровотечения в подростковом возрасте остаются не вылеченными, то они могут перейти в маточные кровотечения репродуктивного возраста, что может быть чревато и бесплодием, и развитием многих патологических состояний у женщины. Большое значение для установления причины ювенильных кровотечений является тщательная диагностика, поэтому гинекологи нашего центра работают совместно с врачами других специальностей (эндокринолог, невролог, гастроэнтеролог и др.), что позволяет быстро и качественно проводить лечение в рамках одного центра.
Профилактика
- Своевременное и достаточное лечение инфекционно-воспалительных заболеваний (хронический тонзиллит, бронхит, ангина и т.д.).
- Соблюдение здорового образа жизни (отказ от вредных привычек, правильное питание с исключением необоснованных диет, регулярные физические нагрузки, закаливание и т.д.).
- Исключение чрезмерных физических и психо-эмоциональных нагрузок, соблюдение режима сна и бодрствования.

- Ведение менструального календаря.
- Регулярное посещение гинеколога.
Подробнее о детской гинекологии в клинике «ЮгМед»
Меноррагия (гиперменорея)
Многие женщины страдают от меноррагии — чрезмерной потери крови во время менструации.
По данным статистики, около 2 миллионов женщин ежегодно страдают от обильной кровопотери во время менструации. В этой ситуации очень важно проконсультироваться у врача, чтобы исключить вероятность фибромы или рака матки.
Причины меноррагии
Менструальный цикл строго индивидуален и отличается у разных женщин. У одних по циклу можно сверять календарь, а у других нерегулярность цикла превратилась в закономерность. У многих женщин менструация сопровождается болезненными ощущениями. Большинство женщин в какой-то момент жизни страдали от обильного менструального кровотечения. Если вы заметили у себя ненормально обильные менструальные выделения, обратитесь к врачу, чтобы определить причины. Сильная меноррагия может помешать вам вести привычный образ жизни, вызвать переутомление и усталость. При отсутствии лечения меноррагия может привести к анемии.
Сильная меноррагия может помешать вам вести привычный образ жизни, вызвать переутомление и усталость. При отсутствии лечения меноррагия может привести к анемии.
- Около 30% женщины предклимактерического возраста страдают от меноррагии. Меноррагия этого типа развивается на фоне гормональной нестабильности.
- В некоторых случаях у женщин меноррагия — семейное заболевание, которое передается по женской линии.
- Зачастую гормональный дисбаланс является причиной обильного кровотечения во время менструации. Вследствие нарушения гормонального баланса происходит разрастание эндометрия, что и приводит к усилению менструального кровотечения. Меноррагия также может быть вызвана полипами матки. Полипы возникают из-за чрезмерной выработки или затрат гормонов.
- Фиброма или опухоли матки могут вызывать более обильное, чем обычно, менструальное кровотечение или увеличивать его продолжительность.
- Некоторые заболевания, например, воспаление органов таза, заболевания щитовидной железы, печени или почек могут повышать вероятность меноррагии.

- Женщины, пользующиеся внутриматочными противозачаточными средствами, более подвержены обильным менструальным кровотечениям.
- В редких случаях меноррагия может быть вызвана дефицитом витамина К.
- Рак женских репродуктивных органов (рак шейки матки, рак яичников и матки) также может быть причиной сильного кровотечения.
Диагностические процедуры, позволяющие выявить глубинные причины меноррагии:
- Анализ эндометриальной ткани;
- УЗИ влагалища помогает поставить клинический диагноз;
- Гистероскопия — визуальный осмотр канала шейки матки и полости матки;
- Расширение и выскабливание позволяют уменьшить кровотечения, но всего на несколько циклов, после чего вновь появляется меноррагия;
- Анализы крови;
- Мазки Папаниколау используются для выявления изменений в клетках шейки матки, воспалительных и инфекционных заболеваний.
Лечение меноррагии
Лечение меноррагии зависит от тяжести заболевания, а также от его причин(ы). Часто для лечения меноррагии назначают оральные контрацептивы. Опухоли и болезни щитовидной железы следует лечить либо медикаментозно, либо хирургическим путем. Пониженная активность щитовидной железы может вызывать прибавление в весе, сухость кожи и апатию, а также обильное менструальное кровотечение.
Часто для лечения меноррагии назначают оральные контрацептивы. Опухоли и болезни щитовидной железы следует лечить либо медикаментозно, либо хирургическим путем. Пониженная активность щитовидной железы может вызывать прибавление в весе, сухость кожи и апатию, а также обильное менструальное кровотечение.
Женщинам, страдающим от меноррагии, рекомендуется принимать добавки железа, чтобы избежать железодефицитной анемии. Витамин С и флавониды защищают женщину от кровопотери. Часто в случаях длительного и обильного менструального кровотечения прибегают к гистерэктомии (хирургическому удалению матки).
расстройства и разумная коррекция uMEDp
В статье обсуждаются стратегии профилактики и лечения менструальной дисфункции в позднем репродуктивном периоде. Особое внимание уделяется возможностям гормональной терапии в периоде менопаузального перехода. Данные наблюдательных исследований демонстрируют положительный результат применения комбинированных оральных контрацептивов при болезненных менструациях и аномальных маточных кровотечениях. Использование комбинированных оральных контрацептивов с целью регуляции менструального цикла одновременно является и методом профилактики пролиферативных заболеваний эндометрия.
Использование комбинированных оральных контрацептивов с целью регуляции менструального цикла одновременно является и методом профилактики пролиферативных заболеваний эндометрия.
Поздний репродуктивный период является одним из тех периодов жизни женщины, когда перестройка гомеостатических механизмов на фоне меняющегося гормонального фона требует слаженной работы адаптационных систем. Нарушения адаптации на этом этапе жизненного цикла как никогда часто проявляются расстройствами менструальной функции и многочисленными психовегетативными симптомами [1]. Надо понимать, что параметры нормального менструального цикла для молодых женщин не приемлемы для женщин в позднем репродуктивном периоде, для которого характерно другое соотношение «норма/патология». Недооценка возрастных особенностей функционирования репродуктивной системы может приводить как к гипердиагностике и неоправданным лечебным вмешательствам, так и к несвоевременному выявлению латентной гинекологической патологии. Это определяет актуальность адекватного наблюдения женщин в позднем репродуктивном периоде.
Это определяет актуальность адекватного наблюдения женщин в позднем репродуктивном периоде.
Женщина вступает в поздний репродуктивный период жизни после 35 лет. С 40 лет состояние ее репродуктивной системы часто обозначается понятием «пременопауза». Если поздний репродуктивный период и пременопауза определяются по возрастному критерию, то менопаузальный переход и перименопауза отражают функциональные особенности состояния репродуктивной системы женщин. Понятия «менопаузальный переход» и «перименопауза» не идентичны, но очень близки. Менопаузальный переход начинается тогда, когда менструальные циклы теряют стабильную продолжительность на фоне изолированного повышения уровня фолликулостимулирующего гормона (ФСГ), а заканчивается вместе с последней менструацией. Перименопауза отсчитывается с того же момента, что и менопаузальный переход, но захватывает еще 12 месяцев после последней менструации. Однако установить время менопаузы (последней менструации) возможно только по истечении 12 месяцев, поэтому годичная разница в понятиях «перименопауза» и «менопаузальный переход» имеет чисто терминологическое значение.
Согласно модифицированной классификации стадий климактерия PENN-5 (система стадирования по 5 группам для более точного выявления изменений длины цикла), менопаузальный переход имеет три этапа, два из которых приходятся на пременопаузу [2]. В ранней фазе менопаузального перехода менструальный цикл теряет свою регулярность и становится вариабельным по продолжительности межменструальных промежутков с отклонениями от 7 дней и более. Поздняя фаза менопаузального перехода характеризуется «пропусками» двух и более менструаций, появлением межменструальных интервалов продолжительностью до 60 дней при повышении уровня ФСГ до 40 МЕ/л и более [3], и ее начало позволяет предсказывать время ожидаемой менопаузы в пределах от 2,6 до 3,3 лет [4]. Отсутствие менструаций в течение года у женщины старше 45 лет в 90% случаев означает наступление менопаузы.
В опровержение ранним представлениям о линейном снижении овариальной секреции, современный взгляд на эндокринные особенности у женщин старшего репродуктивного периода предполагает значительные флуктуации уровней гормонов. Угасание функции яичников вследствие снижения фолликулярного пула, нарушения фолликулогенеза, усиление апоптоза и атрезии фолликулов начинаются задолго до перименопаузы. Возрастное снижение количества фолликулов носит биэкспоненциальный характер и ускоряется более чем в 2 раза, когда их количество падает ниже 25 тыс. (это происходит в среднем в 37,5 лет). Интервал времени от начала снижения фолликулярного пула до менопаузы составляет около 13 лет [5]. Концентрация циркулирующего ФСГ в течение позднего репродуктивного периода и последующего менопаузального перехода прогрессивно повышается [6, 7], что связано, скорее, со снижением продукции ингибина, нежели эстрадиола [7, 8]. Уровень эстрадиола в перименопаузе колеблется вместе с уровнем ФСГ, достигая порой значений, свойственных женщинам моложе 35 лет, и существенно снижаясь только к концу менопаузального перехода. Уровень прогестерона между тем уже в ранней фазе менопаузального перехода оказывается ниже, чем в среднем репродуктивном возрасте, несмотря на ежемесячные менструации, и варьирует в зависимости от индекса массы тела, отражая обратную корреляцию с этим антропометрическим показателем [7].
Угасание функции яичников вследствие снижения фолликулярного пула, нарушения фолликулогенеза, усиление апоптоза и атрезии фолликулов начинаются задолго до перименопаузы. Возрастное снижение количества фолликулов носит биэкспоненциальный характер и ускоряется более чем в 2 раза, когда их количество падает ниже 25 тыс. (это происходит в среднем в 37,5 лет). Интервал времени от начала снижения фолликулярного пула до менопаузы составляет около 13 лет [5]. Концентрация циркулирующего ФСГ в течение позднего репродуктивного периода и последующего менопаузального перехода прогрессивно повышается [6, 7], что связано, скорее, со снижением продукции ингибина, нежели эстрадиола [7, 8]. Уровень эстрадиола в перименопаузе колеблется вместе с уровнем ФСГ, достигая порой значений, свойственных женщинам моложе 35 лет, и существенно снижаясь только к концу менопаузального перехода. Уровень прогестерона между тем уже в ранней фазе менопаузального перехода оказывается ниже, чем в среднем репродуктивном возрасте, несмотря на ежемесячные менструации, и варьирует в зависимости от индекса массы тела, отражая обратную корреляцию с этим антропометрическим показателем [7]. В поздней фазе менопаузального перехода наряду со снижением фолликулогенеза растет частота ановуляции, что сопровождается значительным стойким снижением секреции прогестерона [8]. Уровень тестостерона на протяжении менопаузального перехода существенно не меняется [6].
В поздней фазе менопаузального перехода наряду со снижением фолликулогенеза растет частота ановуляции, что сопровождается значительным стойким снижением секреции прогестерона [8]. Уровень тестостерона на протяжении менопаузального перехода существенно не меняется [6].
Протеины, продуцируемые клетками гранулезы, – ингибин и активин – также играют важную роль в процессе изменений гормонального гомеостаза. В зависимости от наличия той или иной субъединицы различают два гетеродимера ингибина – ингибин А, продукт желтого тела, и ингибин В, секретируемый антральными и доминантным фолликулами. Соответственно, уровень ингибина А повышается в лютеиновую фазу, ингибина В – в фолликулярную фазу, но оба они подавляют гипофизарную секрецию ФСГ. Активины, напротив, стимулируют гипофизарное высвобождение ФСГ и являются производными ингибина А и ингибина В.
В позднем репродуктивном периоде и далее на протяжении менопаузального перехода уровни ингибина В в ранней фолликулярной фазе и ингибина А в лютеиновой фазе понижаются одновременно с повышением концентрации ФСГ [8]. Концентрация активина А в перименопаузе, наоборот, растет. Активин А влияет на секрецию ФСГ в меньшей степени, чем ингибины, но совместное действие этих протеинов на гипофизарную секрецию обеспечивает повышение концентрации ФСГ даже в отсутствие снижения овариального синтеза эстрадиола.
Концентрация активина А в перименопаузе, наоборот, растет. Активин А влияет на секрецию ФСГ в меньшей степени, чем ингибины, но совместное действие этих протеинов на гипофизарную секрецию обеспечивает повышение концентрации ФСГ даже в отсутствие снижения овариального синтеза эстрадиола.
Еще один маркер овариального резерва – антимюллеров гормон (АМГ) – секретируется клетками гранулезы вторичных и преантральных фолликулов, его циркулирующая концентрация остается относительно стабильной в течение менструального цикла и коррелирует с числом ранних антральных фолликулов. Уровень АМГ значительно и прогрессивно уменьшается на протяжении всего менопаузального перехода [9].
Таким образом, во время перименопаузы разнообразие эндокринных изменений обусловливает существование многочисленных клинических вариантов климактерия, каждый из которых может стать основой патологического состояния и должен быть оценен с позиций соответствия физиологической норме.
Диагноз менопаузального перехода базируется на клинических признаках. Измерение концентраций гормонов не позволяет идентифицировать стадию менопаузального перехода и точно предсказать время менопаузы. Изолированное повышение ФСГ в ранней фолликулярной фазе становится очевидным у многих женщин старше 40 лет и связано с прогнозом снижения фертильности, но существенное варьирование от цикла к циклу определяет его низкую прогностическую ценность как маркера прекращения менструаций [3]. Следовательно, с клинической точки зрения предполагать вступление женщины в менопаузальный переход можно тогда, когда у нее начинаются отклонения в регулярном менструальном цикле в возрасте после 40 лет.
Измерение концентраций гормонов не позволяет идентифицировать стадию менопаузального перехода и точно предсказать время менопаузы. Изолированное повышение ФСГ в ранней фолликулярной фазе становится очевидным у многих женщин старше 40 лет и связано с прогнозом снижения фертильности, но существенное варьирование от цикла к циклу определяет его низкую прогностическую ценность как маркера прекращения менструаций [3]. Следовательно, с клинической точки зрения предполагать вступление женщины в менопаузальный переход можно тогда, когда у нее начинаются отклонения в регулярном менструальном цикле в возрасте после 40 лет.
Диагностика этих отклонений базируется прежде всего на сформировавшемся в репродуктивном периоде индивидуальном ритме менструаций и, во вторую очередь, на представлениях о параметрах нормального менструального цикла, свойственных зрелому репродуктивному возрасту. В индивидуальных случаях допускается варьирование этих параметров в следующих пределах:
1. Длительность менструального цикла от первого дня менструации до первого дня следующей менструации в пределах от 21 до 42 дней. Клиническая диагностика менопаузального перехода подразумевает вариабельность продолжительности цикла, выходящую на неделю и более не за указанные пределы, а за пределы стабильного цикла, характерного для конкретной женщины. Сокращение менструального цикла менее 21 дня обозначается термином «полименорея», удлинение более 42 дней – олигоменорея, отсутствие менструаций в течение 6 месяцев и более – аменорея.
Клиническая диагностика менопаузального перехода подразумевает вариабельность продолжительности цикла, выходящую на неделю и более не за указанные пределы, а за пределы стабильного цикла, характерного для конкретной женщины. Сокращение менструального цикла менее 21 дня обозначается термином «полименорея», удлинение более 42 дней – олигоменорея, отсутствие менструаций в течение 6 месяцев и более – аменорея.
2. Количество дней менструального кровотечения от 3 до 7 и количество теряемой крови до 80 мл. Под менструальным кровотечением подразумеваются кровяные выделения, для контроля которых в течение суток недостаточно одного стандартного гигиенического средства. Кровяные выделения меньшей интенсивности обозначаются как кровомазанье. Количество дней кровотечения в нормальном менструальном цикле составляет от 3 до 7, кровомазанье не учитывается. Уменьшение продолжительности менструального кровотечения – гипоменорея; увеличение – меноррагия. К меноррагиям относят также менструальные кровотечения, сопровождающиеся повышенной потерей крови, которая оценивается по субъективному ощущению усиления менструальных выделений или по объективному критерию снижения уровня гемоглобина после менструации (можно также ориентироваться на количество гигиенических средств, используемых женщиной: если одного гигиенического средства с максимальной способностью контроля кровотечения хватает не более чем на 2 часа, правомерно говорить о меноррагии).
3. Отсутствие кровотечений и кровомазанья, помимо циклических менструаций. Ациклические кровотечения или кровомазанье обозначаются как метроррагии. Предменструальное и постменструальное кровомазанье считается патологическим, если общее количество дней менструации превышает неделю. Ациклические кровяные выделения могут возникать в любой день менструального цикла при сохраненном ритме менструации, но могут также представлять форму нарушений при отсутствии нормального менструального ритма (например, метроррагия – длительное необильное кровотечение/кровомазанье после задержки менструации). При наличии обильных ациклических кровотечений используется термин «менометроррагия» (приведенный выше пример с обильным кровотечением, превышающим обычные менструальные выделения, характерные для женщины). Под менометроррагией понимают также сочетание меноррагий (обильных регулярных менструаций) и метроррагий (ациклических кровяных выделений).
4. Отсутствие жалоб, связанных с менструациями.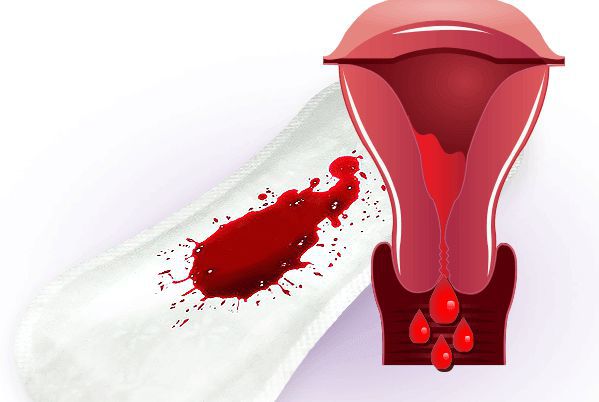 Здоровая женщина не должна ощущать ни приближение менструации, ни каких-либо болезненных или других неприятных симптомов во время менструального кровотечения. Незначительный дискомфорт, впрочем, допустим, но если предменструальные/менструальные симптомы нарушают качество жизни женщины или ее окружения и вынуждают менять привычный образ жизни, то необходимо рассматривать их как патологию, выявлять их причины (не всегда функциональные!) и прибегать к лечению. В отсутствие органического или экстрагенитального субстрата нарушений жалобы, ассоциированные с лютеиновой фазой менструального цикла, классифицируются как предменструальный синдром, а боль во время менструации изолированно или в совокупности с вегетативными расстройствами – как дисменорея.
Здоровая женщина не должна ощущать ни приближение менструации, ни каких-либо болезненных или других неприятных симптомов во время менструального кровотечения. Незначительный дискомфорт, впрочем, допустим, но если предменструальные/менструальные симптомы нарушают качество жизни женщины или ее окружения и вынуждают менять привычный образ жизни, то необходимо рассматривать их как патологию, выявлять их причины (не всегда функциональные!) и прибегать к лечению. В отсутствие органического или экстрагенитального субстрата нарушений жалобы, ассоциированные с лютеиновой фазой менструального цикла, классифицируются как предменструальный синдром, а боль во время менструации изолированно или в совокупности с вегетативными расстройствами – как дисменорея.
5. Окончание менструальной функции не ранее 40–45 лет. Менопауза обычно наступает в возрасте 50–53 лет. Прекращение менструаций в возрасте до 40 лет обозначается как преждевременная менопауза, а в промежутке от 40 до 45 лет – ранняя менопауза.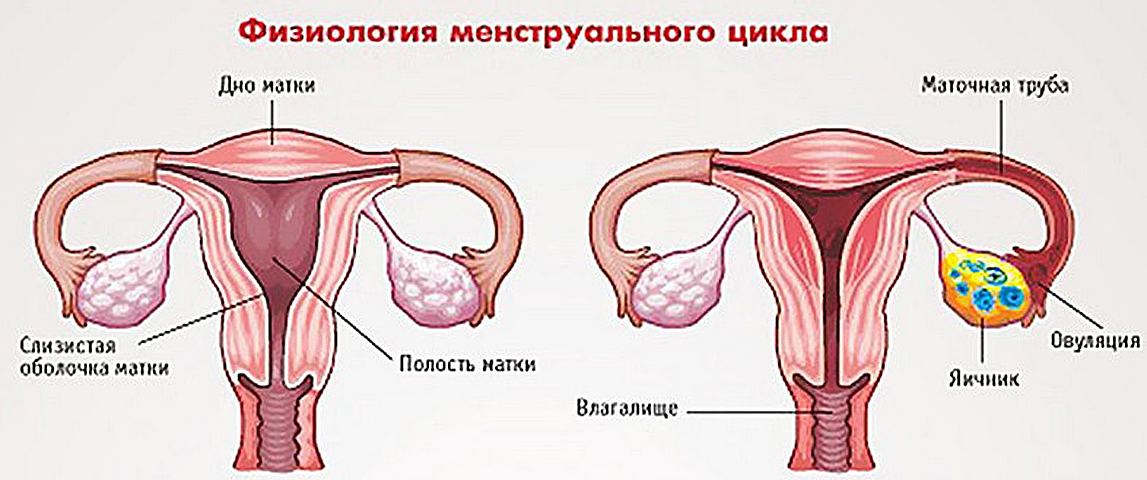
Помимо нарушений менструального цикла, к симптомам перименопаузы относят появление вазомоторных и психовегетативных расстройств. Классические примеры вазомоторных нарушений – приливы жара и ночная потливость – обычно ассоциированы со стойким снижением секреции эстрадиола ниже уровня ранней фолликулярной фазы нормального менструального цикла (
Отклонения менструального цикла, связанные с его вариабельной продолжительностью, естественно, являются нормой для перименопаузы. Но одновременно с формированием олигоменореи – аменореи у женщины может измениться характер самих менструаций, приобретающих черты аномальных маточных кровотечений. Аномальные маточные кровотечения возникают в результате относительно высокой ациклической продукции эстрогенов при относительно низкой продукции прогестерона во время менопаузального перехода. Но именно эта физиологическая эндокринная особенность перименопаузы может стать причиной повышения риска развития гиперплазии и рака эндометрия. Среди женщин с аномальными маточными кровотечениями в пременопаузе возрастной группы 45 и более лет наблюдается трехкратное повышение риска пролиферативных заболеваний эндометрия. Это особенно четко прослеживается по динамике распространенности простой гиперплазии эндометрия в разных возрастных группах [10]. Простая гиперплазия эндометрия в перименопаузе может рассматриваться как закономерная реакция слизистой оболочки тела матки на неприкрытую эстрогенную стимуляцию, то есть считаться вариантом нормы, если она не сопровождается аномальными маточными кровотечениями.
Среди женщин с аномальными маточными кровотечениями в пременопаузе возрастной группы 45 и более лет наблюдается трехкратное повышение риска пролиферативных заболеваний эндометрия. Это особенно четко прослеживается по динамике распространенности простой гиперплазии эндометрия в разных возрастных группах [10]. Простая гиперплазия эндометрия в перименопаузе может рассматриваться как закономерная реакция слизистой оболочки тела матки на неприкрытую эстрогенную стимуляцию, то есть считаться вариантом нормы, если она не сопровождается аномальными маточными кровотечениями.
Наиболее часто в периоде менопаузального перехода аномальные маточные кровотечения представлены расстройствами, не имеющими органического субстрата и носящими название дисфункциональных маточных кровотечений. Причина развития дисфункциональных маточных кровотечений остается неизвестной. Нарушения овуляторной функции яичников являются неизбежной составляющей менопаузального перехода, но лишь незначительная часть ановуляторных циклов заканчивается кровотечением. Выявленная взаимосвязь между развитием дисфункциональных маточных кровотечений и отягощенным преморбидным фоном, стрессовыми ситуациями, нарушениями в репродуктивной системе позволяет предположить, что дисфункциональные маточные кровотечения становятся результатом срыва адаптационных механизмов репродуктивной системы, позволяющих в обычных условиях «завершать» менструальноподобное кровотечение ановуляторного цикла в нормальные сроки и с нормальной кровопотерей.
Выявленная взаимосвязь между развитием дисфункциональных маточных кровотечений и отягощенным преморбидным фоном, стрессовыми ситуациями, нарушениями в репродуктивной системе позволяет предположить, что дисфункциональные маточные кровотечения становятся результатом срыва адаптационных механизмов репродуктивной системы, позволяющих в обычных условиях «завершать» менструальноподобное кровотечение ановуляторного цикла в нормальные сроки и с нормальной кровопотерей.
В связи с реальными трудностями разделения нормы и патологии менструального цикла в перименопаузе, стратегия профилактики и лечения менструальной дисфункции в этом периоде жизни женщины складывается из нескольких составляющих:
1. Подлежат устранению симптомы, нарушающие качество жизни пациенток, а именно: меноррагия, менометроррагия, дисменорея, проявления предменструального синдрома, а также разнообразные симптомы гипоталамической и вегетативной дисфункции.
2. Ановуляция, свойственная менопаузальному переходу, ассоциирована с высоким риском гиперпластических процессов репродуктивной системы, обусловленным постоянной эстрогенной стимуляцией. Следовательно, женщины в перименопаузе должны проходить регулярное обследование с целью раннего выявления пролиферативных заболеваний и получать своевременную лечебно-профилактическую помощь.
Следовательно, женщины в перименопаузе должны проходить регулярное обследование с целью раннего выявления пролиферативных заболеваний и получать своевременную лечебно-профилактическую помощь.
3. Нарушения менструальной функции часто сочетаются с различными расстройствами, особенно вегетативной дисфункцией и метаболическими нарушениями, которые также следует корректировать даже в отсутствие жалоб во избежание формирования патологической взаимосвязи гормональных и обменных аномалий, поддерживающих друг друга.
Наблюдение женщин в процессе менопаузального перехода должно быть активным, но не агрессивным. Программы скрининга приняты только в практике профилактических мер по снижению частоты заболеваний шейки матки и молочных желез. Нет никакой необходимости проводить какое-либо дополнительное обследование, включая гинекологический осмотр, ультразвуковое исследование (УЗИ) органов малого таза, здоровой женщине в периоде менопаузального перехода, не предъявляющей жалоб и не состоящей в группе риска по раку эндометрия. Задержки менструаций, укорочение менструального цикла, эпизоды олигоменореи и аменореи не расцениваются как жалобы или патологические симптомы. Формируя группы риска по заболеваниям эндометрия, следует помнить, что факторы риска атипической гиперплазии совпадают с факторами риска рака эндометрия [11]. В пременопаузе к ним относятся ожирение, сахарный диабет 2 типа, синдром поликистозных яичников, длительные нарушения менструального цикла в репродуктивном периоде (хроническая ановуляция), отсутствие родов (при условии отсутствия приема прогестин-содержащих препаратов). Структура факторов риска простой гиперплазии носит несколько иной характер. Это полностью укладывается в концепцию, выдвинутую А. Ferenczy и М. Gelfand и подразумевающую наличие двух «путей для эндометрия»: путь гиперплазии или неоплазии. Данная концепция не признает постепенного нарастания гиперпластических изменений, а постулирует в виде единственного морфологического дискретного фактора, отличающего доброкачественные повреждения эндометрия от потенциально злокачественных процессов, цитологическую атипию.
Задержки менструаций, укорочение менструального цикла, эпизоды олигоменореи и аменореи не расцениваются как жалобы или патологические симптомы. Формируя группы риска по заболеваниям эндометрия, следует помнить, что факторы риска атипической гиперплазии совпадают с факторами риска рака эндометрия [11]. В пременопаузе к ним относятся ожирение, сахарный диабет 2 типа, синдром поликистозных яичников, длительные нарушения менструального цикла в репродуктивном периоде (хроническая ановуляция), отсутствие родов (при условии отсутствия приема прогестин-содержащих препаратов). Структура факторов риска простой гиперплазии носит несколько иной характер. Это полностью укладывается в концепцию, выдвинутую А. Ferenczy и М. Gelfand и подразумевающую наличие двух «путей для эндометрия»: путь гиперплазии или неоплазии. Данная концепция не признает постепенного нарастания гиперпластических изменений, а постулирует в виде единственного морфологического дискретного фактора, отличающего доброкачественные повреждения эндометрия от потенциально злокачественных процессов, цитологическую атипию.
Несмотря на относительную редкость выявления атипической гиперплазии и рака эндометрия в пременопаузе, нарушения менструального цикла в виде аномальных маточных кровотечений требуют обследования ввиду онкологической настороженности. При полименорее и меноррагии допустимо ограничиться гинекологическим осмотром и УЗИ на 5–8-й день от начала менструального кровотечения и планировать дальнейшую тактику ведения женщины в зависимости от полученных результатов. Метроррагии и менометроррагии заслуживают более радикального подхода, так как чаще отражают тяжелую патологию эндометрия. Независимо от результатов УЗИ больным с этими формами нарушений рекомендуется морфологическое исследование эндометрия, полученного при биопсии или кюретаже.
Лечебно-профилактические мероприятия, имеющие целью контроль менструального цикла и предотвращение заболеваний эндометрия, также не должны проводиться поголовно всем женщинам в перименопаузе. Здоровые женщины, не входящие в группу риска рака эндометрия, единственной жалобой которых является нерегулярный цикл, могут получить рекомендации по здоровому образу жизни и разъяснения об особенностях течения климактерического периода и симптомах, требующих медицинского вмешательства. В рамках рекомендаций по соблюдению здорового образа жизни врач может предоставить информацию о витаминно-минеральных комплексах и биологически активных добавках, способных повысить адаптационные возможности организма и избежать патологического течения климакса. Наличие аномальных маточных кровотечений требует контроля менструального цикла с учетом органического или функционального субстрата кровотечений и дополнительных целей женщины.
В рамках рекомендаций по соблюдению здорового образа жизни врач может предоставить информацию о витаминно-минеральных комплексах и биологически активных добавках, способных повысить адаптационные возможности организма и избежать патологического течения климакса. Наличие аномальных маточных кровотечений требует контроля менструального цикла с учетом органического или функционального субстрата кровотечений и дополнительных целей женщины.
Для женщин, живущих половой жизнью, вне зависимости от частоты и регулярности половых актов, оптимальным вариантом выбора регуляции менструального цикла является гормональная контрацепция. Принципиально важно, что данный вид препаратов может быть рекомендован и тем женщинам, у которых менопаузальный переход протекает относительно благополучно, сопровождаясь только задержками менструаций. Контроль менструального цикла может быть эффективно осуществлен с помощью комбинированных оральных контрацептивов (КОК), при условии, что пациентка не курит и не имеет других противопоказаний к использованию этой группы препаратов. Применение КОК с целью предохранения от беременности актуально вплоть до окончания перименопаузы. Естественное снижение фертильности после 37 лет не означает снижения потребности в контрацепции, тем более что беременность у женщин старше 40 лет сопровождается повышенным риском врожденных и хромосомных аномалий развития плода, спонтанных абортов, осложнений беременности, а также увеличением материнской заболеваемости и смертности [12].
Применение КОК с целью предохранения от беременности актуально вплоть до окончания перименопаузы. Естественное снижение фертильности после 37 лет не означает снижения потребности в контрацепции, тем более что беременность у женщин старше 40 лет сопровождается повышенным риском врожденных и хромосомных аномалий развития плода, спонтанных абортов, осложнений беременности, а также увеличением материнской заболеваемости и смертности [12].
Выбор контрацептивного метода в возрастной группе старше 40 лет диктуется многими обстоятельствами: частота половых актов, сексуальные проблемы, сопутствующие соматические заболевания и потребность в дополнительных неконтрацептивных эффектах, среди которых на первом месте стоит задача регуляции нарушенного менструального цикла [13]. Согласно данным Кохрановских обзоров, рандомизированные контролируемые исследования предоставляют некоторое число доказательств в пользу эффективности КОК для лечения дисменореи или редукции менструальной кровопотери [14, 15] по сравнению с другими видами терапии. Данные наблюдательных исследований демонстрируют положительный результат применения КОК в отношении болезненных менструаций и аномальных маточных кровотечений [16, 17]. Основываясь на этих данных, современные клинические рекомендации предлагают использовать КОК в качестве метода лечения тяжелых маточных кровотечений [18]. Вместе с тем использование КОК с целью регуляции менструального цикла становится одновременно методом профилактики пролиферативных заболеваний эндометрия. Известно, что комбинированные гормональные противозачаточные средства снижают риск рака эндометрия [19, 20] в прямой зависимости от длительности их применения.
Данные наблюдательных исследований демонстрируют положительный результат применения КОК в отношении болезненных менструаций и аномальных маточных кровотечений [16, 17]. Основываясь на этих данных, современные клинические рекомендации предлагают использовать КОК в качестве метода лечения тяжелых маточных кровотечений [18]. Вместе с тем использование КОК с целью регуляции менструального цикла становится одновременно методом профилактики пролиферативных заболеваний эндометрия. Известно, что комбинированные гормональные противозачаточные средства снижают риск рака эндометрия [19, 20] в прямой зависимости от длительности их применения.
Пользу от регуляции нарушенного менструального цикла и профилактики гиперплазии и рака эндометрия одновременно с достижением контрацептивного эффекта следует соотносить с возможными рисками применения КОК, которые закономерно увеличиваются с возрастом.
При наличии противопоказаний к применению эстроген-содержащих противозачаточных средств контроль аномальных маточных кровотечений и гиперплазии эндометрия у сексуально активных женщин можно осуществить с помощью чисто прогестагенных контрацептивов. Чисто прогестагенные контрацептивы включают большую группу препаратов, среди них выделяют инъекционные, оральные лекарственные средства, гормон-высвобождающие внутриматочные системы и имплантаты. Непрерывный режим введения прогестагенов в адекватной дозе приводит к децидуализации стромы и атрофии железистого эпителия эндометрия. Приемлемость того или иного контрацептива во многом определяется способом его введения.
Чисто прогестагенные контрацептивы включают большую группу препаратов, среди них выделяют инъекционные, оральные лекарственные средства, гормон-высвобождающие внутриматочные системы и имплантаты. Непрерывный режим введения прогестагенов в адекватной дозе приводит к децидуализации стромы и атрофии железистого эпителия эндометрия. Приемлемость того или иного контрацептива во многом определяется способом его введения.
Выбор конкретного гормонального средства в пределах двух указанных групп обычно не регламентируется, хотя очевидно, что разные препараты обладают разным потенциалом как в регуляции менструального цикла, так и в отношении безопасности применения. На сегодняшний день два противозачаточных средства признаны лидерами программы коррекции менструального цикла у женщин в перименопаузе: комбинированный оральный контрацептив, содержащий эстрадиола валерат и диеногест (Клайра®), и левоноргестрел-содержащая внутриматочная система (ЛНГ-ВМС) (Мирена®) [21].
Комбинация эстрадиола валерата и диеногеста во многих странах зарегистрирована как средство лечения меноррагий [22]. Преимуществами КОК Клайра® в контроле менструального цикла и избыточной пролиферации эндометрия является сильный прогестагенный потенциал диеногеста [23, 24], динамический четырехфазный режим дозирования, обеспечивающий доминирование эстрогена в раннюю фазу приема и доминирование прогестина в середине и заключительной фазе цикла, а также пролонгация приема до 26 дней 28-дневного цикла. Сравнение препарата Клайра® с низкодозированным КОК, содержащим левоноргестрел, применяемым в стандартном режиме, продемонстрировало лучший профиль контрацептива Клайра® в отношении количества дней кровотечений и кровопотери за отслеживаемые интервалы времени [25]. Плацебоконтролируемые исследования показали достоверно большую редукцию менструальной кровопотери на 353–373 мл за 90-дневный интервал наблюдения по сравнению с плацебо (130 мл), сопровождавшуюся существенным повышением уровня гемоглобина и концентрации ферритина [26, 27].
Преимуществами КОК Клайра® в контроле менструального цикла и избыточной пролиферации эндометрия является сильный прогестагенный потенциал диеногеста [23, 24], динамический четырехфазный режим дозирования, обеспечивающий доминирование эстрогена в раннюю фазу приема и доминирование прогестина в середине и заключительной фазе цикла, а также пролонгация приема до 26 дней 28-дневного цикла. Сравнение препарата Клайра® с низкодозированным КОК, содержащим левоноргестрел, применяемым в стандартном режиме, продемонстрировало лучший профиль контрацептива Клайра® в отношении количества дней кровотечений и кровопотери за отслеживаемые интервалы времени [25]. Плацебоконтролируемые исследования показали достоверно большую редукцию менструальной кровопотери на 353–373 мл за 90-дневный интервал наблюдения по сравнению с плацебо (130 мл), сопровождавшуюся существенным повышением уровня гемоглобина и концентрации ферритина [26, 27].
Для периода менопаузального перехода при выборе лекарственного средства крайне важно соблюсти принцип безопасности.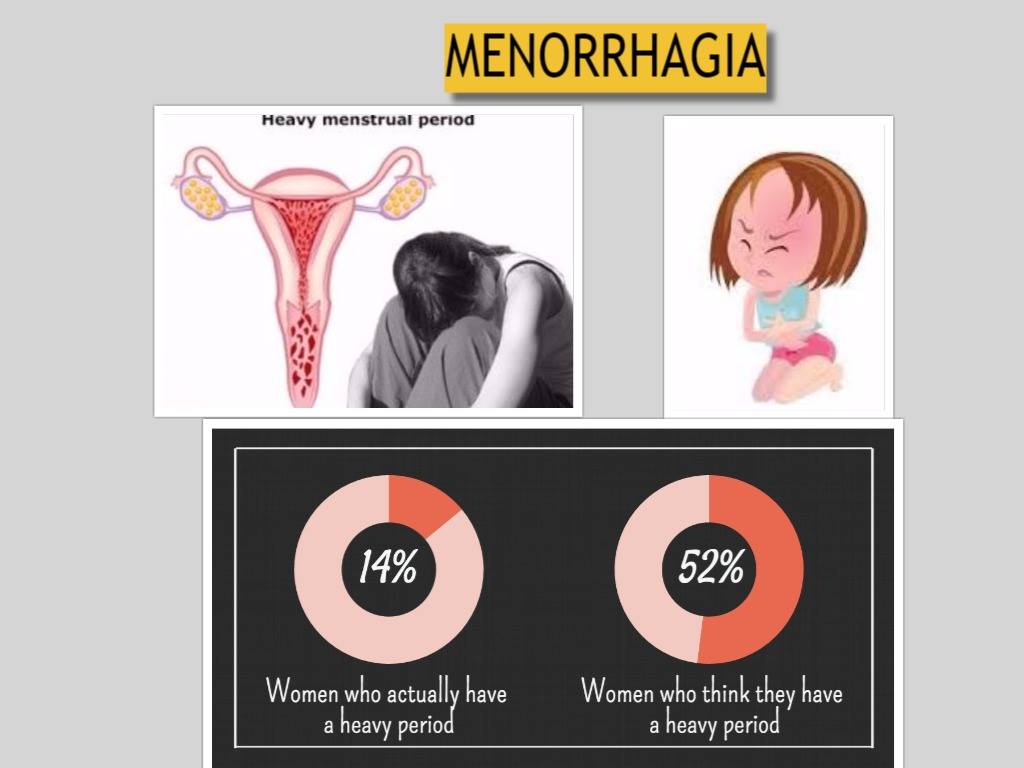 Возрастные нарушения метаболизма, которые начинают прогрессивно нарастать у женщины по мере приближения менопаузы, не следует дополнительно провоцировать медикаментами. С позиций безопасности Клайра® имеет преимущества перед КОК, содержащими этинилэстрадиол. В отличие от этинилэстрадиола, устойчивого к печеночному метаболизму, эстрадиола валерат быстро метаболизируется, превращаясь в гормоны, идентичные натуральным эстрогенам: 17-бета-эстрадиол, эстрон и эстриол. Эффект 2–3 мг 17-бета-эстрадиола в отношении синтеза печеночных белков в несколько раз ниже, чем активность 20–30 мкг этинилэстрадиола, что влечет за собой в несколько раз менее выраженную активацию свертывания крови и ренин-ангиотензин-альдостероновой системы и, следовательно, меньшую вероятность побочных реакций и осложнений. При этом восполнение утраченных в связи с подавлением фолликулогенеза позитивных эффектов эндогенных гормонов достигается лучше, чем при использовании этинилэстрадиол-содержащих препаратов. Это связано с двумя обстоятельствами.
Возрастные нарушения метаболизма, которые начинают прогрессивно нарастать у женщины по мере приближения менопаузы, не следует дополнительно провоцировать медикаментами. С позиций безопасности Клайра® имеет преимущества перед КОК, содержащими этинилэстрадиол. В отличие от этинилэстрадиола, устойчивого к печеночному метаболизму, эстрадиола валерат быстро метаболизируется, превращаясь в гормоны, идентичные натуральным эстрогенам: 17-бета-эстрадиол, эстрон и эстриол. Эффект 2–3 мг 17-бета-эстрадиола в отношении синтеза печеночных белков в несколько раз ниже, чем активность 20–30 мкг этинилэстрадиола, что влечет за собой в несколько раз менее выраженную активацию свертывания крови и ренин-ангиотензин-альдостероновой системы и, следовательно, меньшую вероятность побочных реакций и осложнений. При этом восполнение утраченных в связи с подавлением фолликулогенеза позитивных эффектов эндогенных гормонов достигается лучше, чем при использовании этинилэстрадиол-содержащих препаратов. Это связано с двумя обстоятельствами.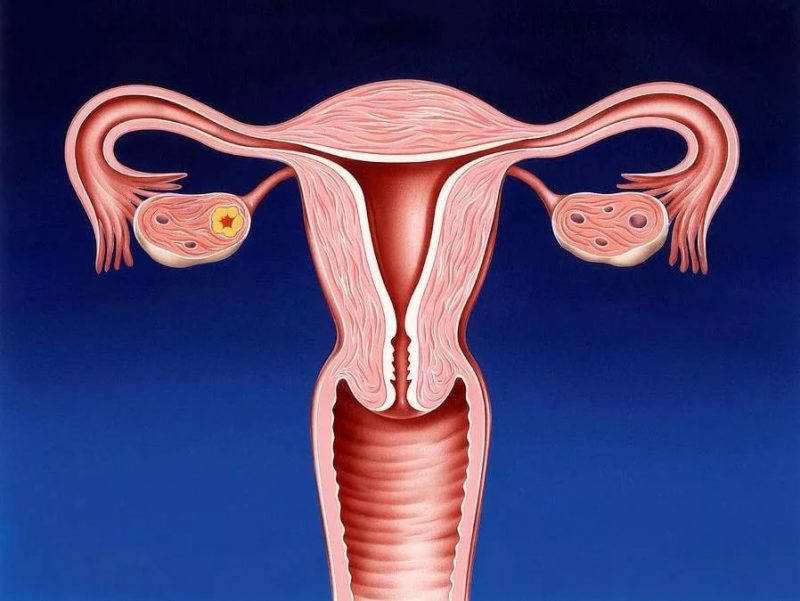 Во-первых, прием препарата Клайра® компенсирует снижение продукции всех трех фракций эстрогенов. Во-вторых, биоидентичные метаболиты эстрадиола валерата реализуют свое действие не только через рецепторы эстрогенов 1-го типа (тип альфа), как этинилэстрадиол, но и через рецепторы 2-го типа (тип бета), преобладающих в сосудах и центральной нервной системе. Непролиферативные эффекты, транслируемые рецепторами 2-го типа, улучшают сосудистую функцию и положительно влияют на обмен нейротрансмиттеров в головном мозге. В результате переносимость препарата Клайра® повышается, что было отмечено в клинических исследованиях [28].
Во-первых, прием препарата Клайра® компенсирует снижение продукции всех трех фракций эстрогенов. Во-вторых, биоидентичные метаболиты эстрадиола валерата реализуют свое действие не только через рецепторы эстрогенов 1-го типа (тип альфа), как этинилэстрадиол, но и через рецепторы 2-го типа (тип бета), преобладающих в сосудах и центральной нервной системе. Непролиферативные эффекты, транслируемые рецепторами 2-го типа, улучшают сосудистую функцию и положительно влияют на обмен нейротрансмиттеров в головном мозге. В результате переносимость препарата Клайра® повышается, что было отмечено в клинических исследованиях [28].
Не исключено, что дальнейшие исследования профиля безопасности контрацептивов, содержащих аналог натурального эстрадиола, позволят сократить количество противопоказаний к их применению по сравнению с этинилэстрадиол-содержащими КОК. Но пока идет накопление данных, при назначении любых комбинированных гормональных контрацептивов клиницисты должны пользоваться одними и теми же критериями приемлемости [29] и при наличии противопоказаний к применению КОК выбирать для предохранения от беременности и контроля кровотечений прогестагенные контрацептивы.
Среди прогестагенных контрацептивов лечебное показание к применению у пациентов с обильными маточными кровотечениями во многих странах имеет левоноргестрел-содержащая внутриматочная система [30]. По данным литературы, применение ЛНГ-ВМС у женщин с меноррагией приводит к снижению менструальной кровопотери на 80% уже через 3 месяца после введения, а за 12 месяцев – на 95% и более [31]. Сокращение объема и длительности менструального кровотечения на фоне использования ЛНГ-ВМС Мирена® сопровождается увеличением уровня гемоглобина и ферритина. Указанные свойства ЛНГ-ВМС позволяют рассматривать его как альтернативу медикаментозному оральному и хирургическому лечению меноррагии [30, 31].
Для женщин, не живущих половой жизнью, предотвращение повторных эпизодов аномальных маточных кровотечений обычно рекомендуется проводить с помощью прогестинов, назначаемых в циклическом режиме. В отношении способности прогестинов контролировать менструальный цикл при склонности к кровотечениям единого мнения не существует. Так, эффективность оральной формы медроксипрогестерона ацетата, часто назначаемой в США в циклическом режиме приема, не была подтверждена в клинических исследованиях. Тем не менее прогестины остаются одним из наиболее популярных методов профилактики гиперплазии эндометрия и регуляции менструального цикла [32] в перименопаузе. Соблюдение принципа максимальной безопасности терапии предполагает преимущественное назначение тех прогестинов, которые обладают максимально избирательным действием на эндометрий и минимальным влиянием на метаболизм.
Так, эффективность оральной формы медроксипрогестерона ацетата, часто назначаемой в США в циклическом режиме приема, не была подтверждена в клинических исследованиях. Тем не менее прогестины остаются одним из наиболее популярных методов профилактики гиперплазии эндометрия и регуляции менструального цикла [32] в перименопаузе. Соблюдение принципа максимальной безопасности терапии предполагает преимущественное назначение тех прогестинов, которые обладают максимально избирательным действием на эндометрий и минимальным влиянием на метаболизм.
Гормональная терапия не исчерпывает все возможности медикаментозной и нелекарственной терапии в периоде менопаузального перехода. Безусловно, в процессе наблюдения пациентов необходима коррекция образа жизни, устранение факторов риска заболеваний, ассоциированных с менопаузой. Однако не следует пренебрегать гормональной терапией при наличии гинекологических показаний к ее назначению, поскольку она является мощным средством профилактики многих хронических заболеваний и способствует улучшению качества жизни.
Что такое гемофилия? | Libresse
Раньше меноррагия считалась нормой, женщины должны были просто мириться с этим. Однако результаты недавних исследований показывают, что длительное или обильное менструальное кровотечение может быть признаком нарушения свертываемости крови, например, гемофилии.
Гемофилия является наследственным заболеванием, которое, по сути, означает плохую свертываемость крови. Оно чаще бывает у мужчин, но иногда легкие симптомы гемофилии проявляются у девочек и женщин, потому что именно они являются носителем гемофильного гена, хотя это заболевание у них и не диагностируется.
Если менструальное кровотечение сохраняется более 7 дней, в крови большие сгустки, или же месячные настолько обильные, что тебе постоянно приходится менять прокладки, возможно, у тебя гемофилия. Но помни, есть и другие потенциальные причины меноррагии, например, фиброзная опухоль или гормональный дисбаланс. Поэтому важно обратиться к врачу.
Другие симптомы гемофилии — синяки по любой причине, частое и продолжительное кровотечение из носа, а также чрезмерное кровотечение из порезов, во время стоматологических или хирургических манипуляций. Возможно, у тебя бывает сильная боль во время месячных и болезненная овуляция, т. е. боль в нижней части живота, когда яичники высвобождают яйцеклетку, примерно за 14 дней до начала месячных. Если у тебя есть такие симптомы, важно обратиться к врачу, чтобы узнать, гемофилия это или другое нарушение свертываемости крови.
Возможно, у тебя бывает сильная боль во время месячных и болезненная овуляция, т. е. боль в нижней части живота, когда яичники высвобождают яйцеклетку, примерно за 14 дней до начала месячных. Если у тебя есть такие симптомы, важно обратиться к врачу, чтобы узнать, гемофилия это или другое нарушение свертываемости крови.
Самое важное — не паниковать. Гемофилия не означает, что ты не можешь вести нормальную жизнь или заниматься любимым делом. Но важно обратиться за медицинской помощью, так как последствия без лечения могут быть очень серьезными. Недиагностированное кровотечение может привести к анемии, дефициту железа, из-за потери большого количества крови во время месячных. У тебя также могут быть проблемы при лечении зубов или во время медицинских процедур. Поэтому не медли — узнай наверняка. Официальный диагноз и поддержка помогут вернуться к спокойной жизни. Если у тебя есть сомнения, обследуйся.
Обильное менструальное кровотечение | CDC
Меноррагия — это менструальное кровотечение, которое длится более 7 дней. Также может быть очень сильное кровотечение. Как узнать, что у вас сильное кровотечение? Если вам нужно сменить тампон или прокладку менее чем через 2 часа или у вас появятся сгустки размером четверть или больше, это сильное кровотечение. Если у вас такой тип кровотечения, вам следует обратиться к врачу.
Также может быть очень сильное кровотечение. Как узнать, что у вас сильное кровотечение? Если вам нужно сменить тампон или прокладку менее чем через 2 часа или у вас появятся сгустки размером четверть или больше, это сильное кровотечение. Если у вас такой тип кровотечения, вам следует обратиться к врачу.
Без лечения тяжелое или продолжительное кровотечение может помешать вам жить полноценной жизнью.Это также может вызвать анемию . Анемия — это распространенная проблема с кровью, из-за которой вы чувствуете усталость или слабость. Если у вас есть проблема с кровотечением, это может привести к другим проблемам со здоровьем. Иногда лечение, такое как расширение и кюретаж (D&C) наружное или гистерэктомия, может быть выполнено, когда этих процедур можно было избежать.
Причины
Возможные причины делятся на следующие три области:
- Проблемы с маткой
- Новообразования или опухоли матки , а не рака; их можно назвать миомой матки или полипами.

- Рак матки или шейки матки.
- Определенные виды противозачаточных средств, например, внутриматочная спираль (ВМС).
- Проблемы, связанные с беременностью, такие как выкидыш или внематочная беременность, могут вызвать аномальное кровотечение. Выкидыш — это когда еще не родившийся ребенок (также называемый плодом) умирает в матке. Внематочная беременность — это когда ребенок начинает расти за пределами матки (матки), что небезопасно.
- Новообразования или опухоли матки , а не рака; их можно назвать миомой матки или полипами.
- Проблемы, связанные с гормонами
- Другие болезни или расстройства
- Расстройства, связанные с кровотечением, такие как болезнь фон Виллебранда (VWD) или нарушение функции тромбоцитов.
- Расстройства, не связанные с кровотечением, такие как заболевание печени, почек или щитовидной железы; воспалительные заболевания органов малого таза; и рак.
Кроме того, некоторые лекарства, такие как аспирин, могут вызвать усиление кровотечения. Врачи не смогли найти причину у половины всех женщин, страдающих этой проблемой. Если у вас наблюдается подобное кровотечение и ваш гинеколог не обнаружил никаких проблем во время вашего обычного посещения, вам следует пройти обследование на нарушение свертываемости крови.
Врачи не смогли найти причину у половины всех женщин, страдающих этой проблемой. Если у вас наблюдается подобное кровотечение и ваш гинеколог не обнаружил никаких проблем во время вашего обычного посещения, вам следует пройти обследование на нарушение свертываемости крови.
Знаки
У вас может быть меноррагия, если вы:
- Имейте менструальные выделения, которые просачиваются через одну или несколько прокладок или тампонов каждый час в течение нескольких часов подряд.
- Нужно согнуть подушечки вдвое, чтобы контролировать менструальные выделения.
- Нужно сменить тампоны или прокладки на ночь.
- Менструальный цикл длится более 7 дней.
- Менструальный цикл со сгустками крови размером в четверть или больше.
- Обильные менструальные выделения мешают вам делать то, что вы обычно делаете.
- Постоянная боль в нижней части живота во время менструации.
- Устали, испытывают недостаток энергии или затрудненное дыхание.

Диагностика
Выявить, есть ли у женщины обильное менструальное кровотечение, часто нелегко, потому что каждый человек может думать о «сильном кровотечении» по-своему. Обычно менструальное кровотечение длится от 4 до 5 дней, а объем кровопотери невелик (от 2 до 3 столовых ложек). Однако женщины с меноррагией обычно кровоточат более 7 дней и теряют вдвое больше крови. Если у вас кровотечение, которое длится более 7 дней за менструальный цикл или оно настолько сильное, что вам приходится менять подушечку или тампон почти каждый час, вам необходимо поговорить с врачом.
Чтобы выяснить, есть ли у вас меноррагия, ваш врач спросит вас о вашей истории болезни и менструальных циклах.
Он или она может задать вам следующие вопросы:
- Сколько вам было лет, когда у вас начались первые месячные?
- Как долго у вас менструальный цикл?
- Сколько дней обычно длятся менструация?
- Сколько дней у вас обильные месячные?
- Как менструальный цикл влияет на качество жизни?
Ваш врач может также спросить, не было ли у кого-либо из членов вашей семьи обильного менструального кровотечения. Он или она также может попросить вас заполнить эту анкету Cdc-pdf [PDF — 127 КБ], чтобы помочь определить, нужно ли вам проходить тестирование на возможное нарушение свертываемости крови.
Он или она также может попросить вас заполнить эту анкету Cdc-pdf [PDF — 127 КБ], чтобы помочь определить, нужно ли вам проходить тестирование на возможное нарушение свертываемости крови.
Вы можете отслеживать свои менструации, записывая даты менструаций и их интенсивность (возможно, подсчитывая, сколько прокладок или тампонов вы используете). Сделайте это до посещения врача, чтобы вы могли предоставить ему как можно больше информации. Выше представлена диаграмма, которая используется некоторыми врачами для отслеживания менструации.Вы можете создать свою собственную диаграмму на основе показанной. Ваш врач также проведет осмотр органов малого таза и может рассказать вам о других тестах, которые помогут определить, есть ли у вас меноррагия.
Тесты
Ваш врач может сказать вам, что один или несколько из следующих тестов помогут выяснить, есть ли у вас проблема с кровотечением:
- Анализ крови. В этом тесте кровь будет взята с помощью иглы.
 Затем его будут проверять на наличие анемии, проблем со щитовидной железой или проблем со сгущениями крови.
Затем его будут проверять на наличие анемии, проблем со щитовидной железой или проблем со сгущениями крови. - Пап-тест. Для этого теста клетки из шейки матки удаляются, а затем исследуются, чтобы выяснить, есть ли у вас инфекция, воспаление или изменения в ваших клетках, которые могут быть раком или могут вызвать рак.
- Биопсия эндометрия. Образцы тканей берутся из внутренней оболочки вашей матки или «эндометрия», чтобы определить, есть ли у вас рак или другие аномальные клетки. Вы можете почувствовать, как будто у вас сильные менструальные спазмы, пока проводится этот тест.Но это не займет много времени, и боль обычно проходит, когда тест заканчивается.
- УЗИ. Это безболезненный тест с использованием звуковых волн и компьютера, чтобы показать, как выглядят ваши кровеносные сосуды, ткани и органы. Затем ваш врач может увидеть, как они работают, и проверить ваш кровоток.
Используя результаты этих первых тестов, врач может порекомендовать дополнительные тесты, в том числе
- Соногистерограмма.
 Это ультразвуковое сканирование выполняется после того, как жидкость вводится через трубку в матку через влагалище и шейку матки.Это позволяет врачу искать проблемы в слизистой оболочке матки. Во время этой процедуры могут ощущаться легкие или умеренные спазмы или давление.
Это ультразвуковое сканирование выполняется после того, как жидкость вводится через трубку в матку через влагалище и шейку матки.Это позволяет врачу искать проблемы в слизистой оболочке матки. Во время этой процедуры могут ощущаться легкие или умеренные спазмы или давление. - Гистероскопия. Это процедура, позволяющая осмотреть внутреннюю часть матки с помощью крошечного инструмента, чтобы определить, есть ли у вас миома, полипы или другие проблемы, которые могут вызывать кровотечение. Вам могут дать лекарства, чтобы усыпить (это называется «общая анестезия») или лекарства, просто чтобы обезболить исследуемую область (это называется «местной анестезией»).
- Дилатация и кюретаж (D&C). Это процедура (или тест), с помощью которой можно найти и устранить причину кровотечения. Во время D&C соскабливают внутреннюю слизистую оболочку матки и исследуют, что может вызвать кровотечение. D&C — это простая процедура. Чаще всего это делается в операционной, но после этого вам не придется оставаться в больнице.
 Вам могут дать лекарства, чтобы вы уснули во время процедуры, или вам могут дать что-то, что обезболит только ту область, которую нужно обработать.
Вам могут дать лекарства, чтобы вы уснули во время процедуры, или вам могут дать что-то, что обезболит только ту область, которую нужно обработать.
Лечение
Тип лечения, который вы получите, будет зависеть от причины вашего кровотечения и его серьезности. Ваш врач также будет следить за такими вещами, как ваш возраст, общее состояние здоровья и история болезни; насколько хорошо вы реагируете на определенные лекарства, процедуры или методы лечения; и ваши желания и потребности. Например, некоторые женщины не хотят менструации, некоторые хотят знать, когда они обычно могут ожидать менструации, а некоторые просто хотят уменьшить количество кровотечений.Некоторые женщины хотят быть уверены, что у них еще могут быть дети в будущем. Другие хотят уменьшить боль больше, чем уменьшить кровотечение. Некоторые процедуры продолжаются, а другие проводятся один раз. Вам следует обсудить все возможные варианты со своим врачом, чтобы решить, что лучше для вас. Ниже приводится список наиболее распространенных методов лечения.
Ниже приводится список наиболее распространенных методов лечения.
Медикаментозная терапия
- Добавки железа. Чтобы получить больше железа в кровь, чтобы помочь ей переносить кислород, если у вас есть признаки анемии.
- Ибупрофен (Адвил). Для уменьшения боли, менструальных спазмов и количества кровотечений. У некоторых женщин НПВП могут увеличить риск кровотечения.
- Противозачаточные таблетки. Чтобы сделать менструальный цикл более регулярным и уменьшить количество кровотечений.
- Внутриматочная контрацепция (ВМК). Чтобы помочь сделать менструальный цикл более регулярным и уменьшить количество кровотечений с помощью устройств, высвобождающих лекарственные средства, помещенных в матку.
- Гормональная терапия (препараты, содержащие эстроген и / или прогестерон). Для уменьшения кровотечения.
- Десмопрессин Назальный спрей (Stimate®).
 Для остановки кровотечения у людей с определенными нарушениями свертываемости крови, такими как болезнь фон Виллебранда и легкая гемофилия, путем высвобождения белка свертывания или «фактора», хранящегося в слизистой оболочке кровеносных сосудов, который помогает крови свертываться, и временного повышения уровня этих белков в крови.
Для остановки кровотечения у людей с определенными нарушениями свертываемости крови, такими как болезнь фон Виллебранда и легкая гемофилия, путем высвобождения белка свертывания или «фактора», хранящегося в слизистой оболочке кровеносных сосудов, который помогает крови свертываться, и временного повышения уровня этих белков в крови. - Антифибринолитические препараты (транексамовая кислота, аминокапроновая кислота ). Чтобы уменьшить кровотечение, не давая сгустку разрушиться после его образования.
Хирургическое лечение
- Дилатация и кюретаж (D&C). Процедура, при которой удаляется верхний слой слизистой оболочки матки для уменьшения менструального кровотечения. Эту процедуру, возможно, придется повторять через некоторое время.
- Оперативная гистероскопия. Хирургическая процедура с использованием специального инструмента для осмотра внутренней части матки, который можно использовать для удаления полипов и миомы, исправления аномалий матки и удаления слизистой оболочки матки для управления обильными менструальными выделениями.

- Абляция или резекция эндометрия. Два типа хирургических процедур с использованием разных техник, при которых удаляется вся или часть слизистой оболочки матки для остановки менструального кровотечения. В то время как у некоторых пациенток менструальный цикл полностью прекращается, у других могут продолжаться месячные, но менструальные выделения будут легче, чем раньше. Хотя процедуры не удаляют матку, они не позволят женщинам иметь детей в будущем.
- Гистерэктомия. Серьезная операция, требующая госпитализации, при которой хирургическим путем удаляется вся матка. После этой процедуры женщина больше не может забеременеть и у нее прекратятся месячные.
Меноррагия часто встречается у женщин. Но многие женщины не знают, что им могут помочь. Другим не помогают, потому что они слишком стесняются поговорить с врачом о своей проблеме. Открытый разговор с врачом очень важен для того, чтобы убедиться, что вам поставлен правильный диагноз и вы получите правильное лечение.
Кто пострадал
Сильное кровотечение (меноррагия) — одна из наиболее частых проблем, с которыми женщины обращаются к врачам. Ежегодно он поражает более 10 миллионов американских женщин. Это означает, что он есть примерно у каждой пятой женщины.
Список литературы
- Быстрые факты для вашего здоровья: меноррагия. Национальный центр ресурсов по вопросам здоровья женщин (NWHRC), Вашингтон, округ Колумбия, http: //www.healthywomen.orgExternal.
- Менструация: сильное кровотечение (меноррагия).PreventDisease.com. http://preventdisease.com/diseases/menstruation_heavy_bleeding.html.
- Женщины с наследственными нарушениями свертываемости крови: варианты хирургического лечения меноррагии. Канадское общество гемофилии. http: //www.hemophilia.caВнешний.
- Меноррагия (обильное менструальное кровотечение). CNN.com. http://www.cnn.com/HEALTH/library/DS/00394.html.
- Филлип С.С., Фаиз А., Доулинг Н.Ф., Бекман М., Оуэнс С.
 , Айерс С., Бахманн Г. Разработка скринингового инструмента для выявления женщин с меноррагией для оценки гемостаза.Американский журнал акушерства и гинекологии, 2008 г .; 198: 163.e1–163.e8.
, Айерс С., Бахманн Г. Разработка скринингового инструмента для выявления женщин с меноррагией для оценки гемостаза.Американский журнал акушерства и гинекологии, 2008 г .; 198: 163.e1–163.e8. - Apgar BS, Kaufman AH, George-Nwogu U, Kittendorf A. Лечение меноррагии. Американский семейный врач 2007; 75: 1813–1819,1820. http://www.aafp.org/afp/20070615/1813.html.
- Сильное кровотечение и абляция эндометрия. FertilityAnswers.com. http://www.fertilityanswers.com/endometrial_ablation.htm.
- Меноррагия (обильное менструальное кровотечение). Библиотека здоровья MayoClinic.com. http: //www.riverside-online.ru / health_reference / Womens-Health / DS00394.cfmExternal.
Национальный центр сотрудничества по охране здоровья женщин и детей. Национальный институт здравоохранения и клинического совершенства (NICE). Сильное менструальное кровотечение. Лондон: Королевский колледж акушеров и гинекологов; 2007. - Хайэм Дж. М., О’Брайен П. М., Шоу Р. В.
 Оценка менструальной кровопотери с помощью графической карты. Британский журнал акушерства и гинекологии. 1 990; 97: 734–739.
Оценка менструальной кровопотери с помощью графической карты. Британский журнал акушерства и гинекологии. 1 990; 97: 734–739.
Почему у меня такие тяжелые месячные?
Что такое меноррагия?
Меноррагия — это медицинский термин, обозначающий необычно обильные или длительные менструальные периоды.У многих женщин бывают дни с обильным течением и судороги во время менструации. Но меноррагия встречается нечасто.
При меноррагии кровотечение настолько сильное, что вам придется менять тампон или прокладку каждый час в течение как минимум целого дня. У вас также возникают настолько сильные судороги, что они мешают вам заниматься своими обычными делами.
Обильные месячные иногда возникают из-за незначительных проблем со здоровьем, и они могут привести к другим проблемам со здоровьем. Если вы регулярно пропитываете подушечку или тампон примерно каждый час или около того, проконсультируйтесь с врачом.Возможно, они смогут помочь.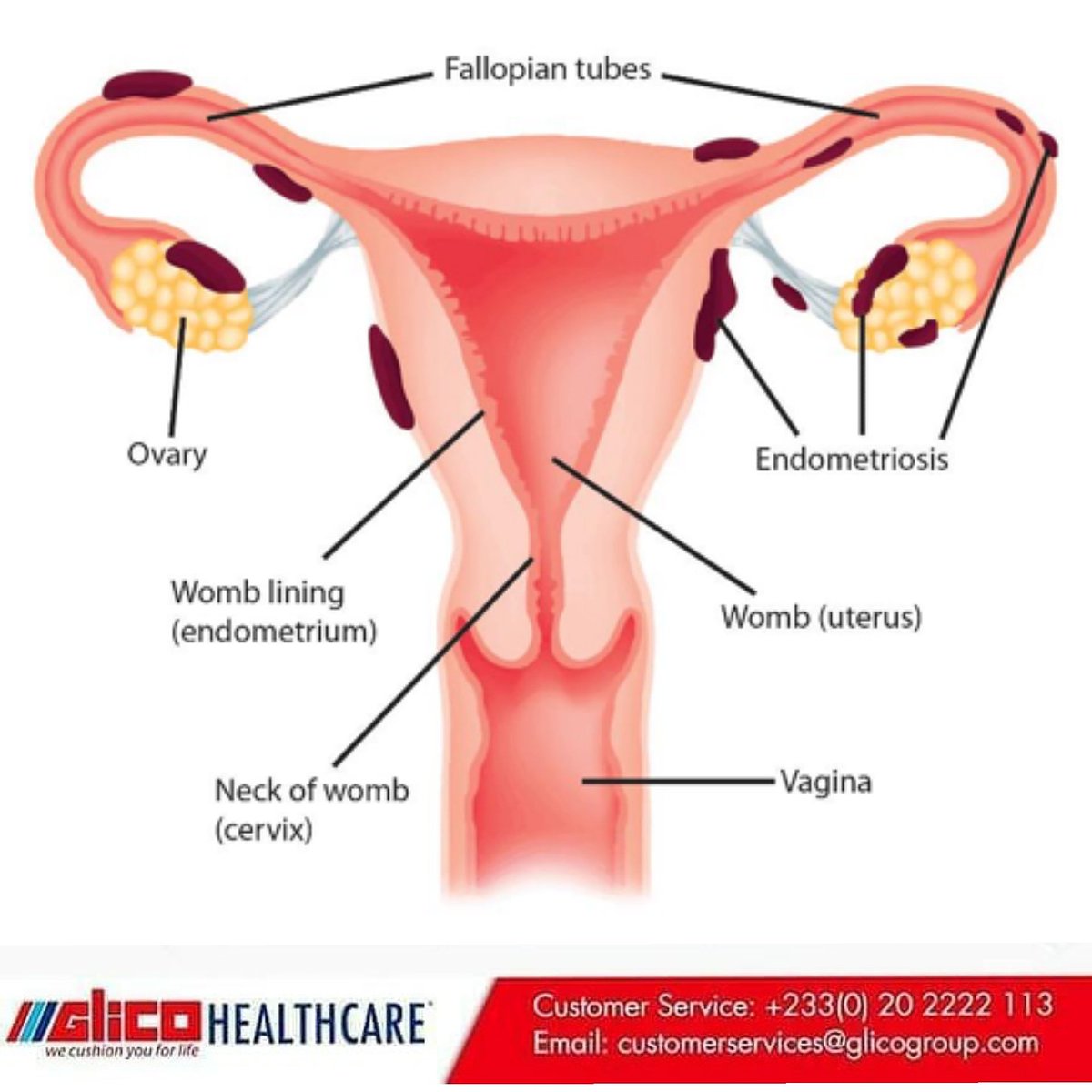
Симптомы меноррагии
У некоторых женщин обильные месячные бывают все время, начиная с самой первой менструации. Для других они начинаются через годы или десятилетия типичных периодов.
Всегда полезно поговорить с врачом о ваших обильных менструациях, особенно если проблема для вас новая. Это может привести к анемии (низкий уровень эритроцитов), из-за которой вы чувствуете слабость, усталость или одышку.
Продолжение
Женщинам с меноррагией, возможно, придется:
- Менять прокладки или тампоны не реже одного раза в час в течение дня или чаще
- Менять прокладки посреди ночи
- Носить две прокладки за раз, чтобы справиться обильный кровоток
Они также могут:
- Пропускать занятия, которые им нравятся, из-за болезненных спазмов
- Сгустки крови размером с четверть
- Менструации длятся более 7 дней
- Чувствовать усталость или одышку
- Кровотечение между менструациями
- Кровотечение после менопаузы
Причины меноррагии и факторы риска
Общие причины обильных месячных включают:
- Гормональные проблемы .
 Каждый месяц внутри вашей матки (матки) образуется слизистая оболочка, которую вы теряете во время менструации. Если ваш уровень гормонов не сбалансирован, ваше тело может сделать подкладку слишком толстой, что приведет к сильному кровотечению, когда вы сбросите более толстую подкладку. Если у вас не происходит овуляция (яйцеклетка выходит из яичника), это также может нарушить гормональный баланс в вашем организме, что приведет к утолщению слизистой оболочки и обострению менструации.
Каждый месяц внутри вашей матки (матки) образуется слизистая оболочка, которую вы теряете во время менструации. Если ваш уровень гормонов не сбалансирован, ваше тело может сделать подкладку слишком толстой, что приведет к сильному кровотечению, когда вы сбросите более толстую подкладку. Если у вас не происходит овуляция (яйцеклетка выходит из яичника), это также может нарушить гормональный баланс в вашем организме, что приведет к утолщению слизистой оболочки и обострению менструации. - Разрастания в матке (матке). Полипы — это новообразования в слизистой оболочке матки.Миома — это доброкачественные (незлокачественные) опухоли, которые растут внутри матки. И то и другое может сделать ваши месячные намного тяжелее или продлить их продолжительность, чем следовало бы.
- Некоторые ВМС . Многие женщины используют маленькие внутриматочные спирали (ВМС) для контроля рождаемости. Если в вашей ВМС нет гормонов, это может сделать менструальный цикл более тяжелым.

- Проблемы, связанные с беременностью . В редких случаях, после встречи сперматозоидов и яйцеклеток, растущий комок клеток имплантируется вне матки, а не внутрь.Это называется внематочной беременностью. Это не может быть жизнеспособной беременностью и может вызвать серьезные проблемы со здоровьем, такие как сильное кровотечение, которое вы можете принять за обильные месячные. Выкидыш, когда ребенок умирает в утробе матери, также может быть причиной обильного кровотечения.
- Некоторые женские раковые образования. В редких случаях рак матки, шейки матки или яичников может вызвать обильное кровотечение у некоторых женщин, что может показаться обильным периодом.
- Нарушения свертывания крови 900 16. Они не распространены, но нарушения свертываемости крови, которые передаются в семьях, затрудняют остановку кровотечения после пореза. Они также могут сделать у женщины более тяжелые менструации и продлить их.

- Некоторые лекарства. Разжижающие кровь или препараты, борющиеся с воспалением, могут вызывать обильные месячные.
- Другие проблемы со здоровьем, включая :
Диагноз меноррагии
Ваш врач спросит вас о вашем анамнезе и попросит описать ваши симптомы.Они проведут медицинский осмотр и, возможно, потребуют проведения анализов, таких как УЗИ, мазок Папаниколау или анализы крови. Они также могут взять образец ткани, выстилающей вашу матку.
Лечение меноррагии
Ваш врач может лечить тяжелые месячные с помощью следующих методов:
- Контроль над рождаемостью . Прием противозачаточных таблеток может изменить баланс гормонов в организме, что может положить конец обильным менструациям. ВМС, выделяющая гормоны, — еще один способ облегчить менструальный цикл.
- Отдельные препараты . Ваш врач может назначить лекарства, чтобы уменьшить течение обильных менструаций.
 Возможно, вам придется принимать лекарство только во время менструации.
Возможно, вам придется принимать лекарство только во время менструации. - Хирургия. Если врач обнаружит полипы или миомы, их можно уменьшить или удалить. Это может остановить сильное кровотечение.
- Удаление слизистой оболочки матки. Врачи могут сделать это несколькими способами. Самая простая процедура, называемая дилатацией и выскабливанием (D&C), удаляет только самый внешний слой слизистой оболочки матки.Он часто останавливает обильные месячные, но некоторым женщинам необходимо делать это более одного раза.
- Другие процедуры , такие как абляция эндометрия и резекция эндометрия, безвозвратно удаляют или разрушают слизистую оболочку матки. У женщин бывают гораздо более легкие периоды или их не наступают. Врачи советуют женщинам не беременеть после абляции или резекции эндометрия. Вам все равно придется использовать противозачаточные средства, потому что эти методы лечения не являются формой контрацепции.

- Гистерэктомия . В тяжелых случаях вам может потребоваться операция по удалению матки. У вас больше не будет менструаций, но вы также не сможете забеременеть.
Осложнения при меноррагии
Кровотечение при меноррагии может привести к другим проблемам, включая:
Если у вас есть осложнения, поговорите со своим врачом о том, что может помочь контролировать вашу меноррагию и связанные с ней симптомы.
Обильные месячные, или меноррагия, поражает 1 из 5 женщин, но есть лечение.
От подросткового возраста до менопаузы большинство женщин придумывают свой собственный уникальный способ справиться с ежемесячным менструальным циклом.Тампоны или прокладки, обезболивающие или обезболивающие — они делают все возможное, чтобы месячные были как можно более переносимыми.
Но когда обильные месячные мешают вам выполнять привычный распорядок дня, самое время обратиться за помощью.
По данным Центров по контролю и профилактике заболеваний, обильные месячные поражают каждую пятую женщину в США. Симптомы обильных менструаций, называемые меноррагией , включают замачивание через одну или несколько прокладок большого размера или тампонов каждый час в течение нескольких часов подряд, продолжительное кровотечение более семи дней и выход сгустков крови размером более четверти.
Симптомы обильных менструаций, называемые меноррагией , включают замачивание через одну или несколько прокладок большого размера или тампонов каждый час в течение нескольких часов подряд, продолжительное кровотечение более семи дней и выход сгустков крови размером более четверти.
Женщины с меноррагией подвержены риску анемии — острого состояния, которое следует лечить немедленно. Женщины, страдающие анемией, испытывают усталость, головокружение и одышку.
По словам Сары Ф. Эванс, врача-акушера-гинеколога компании Total Woman, подразделения Norton Women’s Care, важно понимать, что является нормальным, а что нет, когда речь идет о менструальных выделениях.
«Самый большой миф об обильных менструациях — это то, что с ними просто нужно жить», — сказал д-р Эванс.«Есть способы управлять днями с интенсивным течением. Они не должны нарушать качество вашей жизни ».
Она советует обратиться к врачу, если вы замачиваете одну или несколько подушечек или тампонов в течение нескольких часов, или пропускаете школу или работу, чтобы справиться с кровотечением.
«Сильные периоды относительны», — сказал д-р Эванс. «Что такое ненормальный период для подростка, отличается от того, что он находится в перименопаузальном возрасте».
Меноррагия может быть признаком других проблем
Norton Women’s Care
Услуги
Norton для женщин ориентированы на здоровье и благополучие женщин на всех этапах жизни — в подростковом возрасте, беременности, материнстве, среднем возрасте и далее.
Узнать больше
Обильные месячные часто являются нормальным явлением для молодых женщин, у которых менструальный цикл еще не наступил. Но это также может указывать на нарушение свертываемости крови. Если у нее никогда раньше не было кровотечений, обильные месячные могут быть первым признаком проблемы.
У пожилых женщин нерегулярные обильные месячные могут быть нормальным явлением в годы, предшествующие менопаузе, но они также могут указывать на гиперплазию эндометрия — аномальный, предраковый рост клеток на слизистой оболочке матки. Особому риску подвержены женщины с избыточным весом и ожирением.
Особому риску подвержены женщины с избыточным весом и ожирением.
Обильные месячные могут быть признаком проблем со здоровьем у других женщин. Наряду с тазовой болью сильное кровотечение может указывать на эндометриоз, при котором ткань, которая обычно растет на слизистой оболочке матки, разрастается в других местах брюшной полости. Доброкачественные опухоли на слизистой оболочке матки, называемые миомами, могут вызывать сильное кровотечение, хотя они могут вообще не вызывать кровотечения. Нарушения щитовидной железы и гипофиза также могут способствовать обильному кровотечению.
Варианты лечения меноррагии
Самым распространенным средством лечения обильных менструаций является гормональная контрацепция — таблетки, пластыри, инъекции, которые предназначены для регулирования менструального цикла и цикла овуляции. По словам доктора Эванса, это стабилизирует внутреннюю оболочку матки, которая ежемесячно теряется во время менструации.
Контроль рождаемости может помочь облегчить сильное кровотечение, если у женщины есть миома, но минимально инвазивная операция по удалению новообразования обычно является наиболее эффективным лечением. Если женщина старше детородного возраста, лучшим вариантом для нее может быть гистерэктомия или абляция для остановки кровотечения.
Если женщина старше детородного возраста, лучшим вариантом для нее может быть гистерэктомия или абляция для остановки кровотечения.
«Не существует единого метода лечения, подходящего для всех», — сказал д-р Эванс. «Мы проводим полную оценку каждого уникального пациента и настраиваем лечение в соответствии с их целями и предпочтениями».
Посоветуйтесь со своим врачом, мешают ли вам менструации жить полной жизнью. Не страдайте молча, когда есть помощь.
Меноррагия | Гинекология Акушерство Женское Здоровье
Причины меноррагии
Если яйцеклетка не оплодотворяется во время менструального цикла, слизистая оболочка матки разрушается, выпадает и выходит через влагалище.У некоторых женщин эндометрий накапливается в избытке, и его выделение вызывает очень сильное кровотечение.
Наиболее частой причиной меноррагии являются гормональные проблемы или дисбаланс, которые могут быть вызваны таким заболеванием, как синдром поликистозных яичников.
Меноррагия также может быть вызвана другими состояниями, такими как:
- Полипы матки — полипы матки доброкачественные, но могут вызывать сильное кровотечение
- Женщины с раком матки или шейки матки
- Внематочная беременность или выкидыш — как правило, внематочная беременность или выкидыш вызывают сильное кровотечение в одном случае
- Наследственные нарушения свертываемости крови
- Лекарства, такие как гормональные препараты, антикоагулянты или противовоспалительные препараты, могут вызвать тяжелое длительное кровотечение
- Миома матки незлокачественная
- Использование ВМС (внутриматочной спирали)
- Заболевания щитовидной железы
- Заболевания почек
- Заболевание печени
Факторы риска меноррагии
Факторы риска могут включать:
- Недостаточно прогестерона — если яйцеклетка не выделяется во время менструального цикла, ваш организм не будет производить прогестерон, что может привести к сильному кровотечению
- Ановуляция (яйцеклетка не выделяется) — девочки более молодого возраста подвержены более высокому риску ановуляции в течение первого года менструации
- Прием определенных лекарств — некоторые лекарства могут вызвать сильное кровотечение как побочный эффект
Если у вас есть одно из следующих состояний, у вас больше шансов испытать сильное продолжительное кровотечение во время менструации:
- Миома
- Рак матки
- Нарушения свертывания крови
- Заболевание печени или почек
Симптомы меноррагии
Если у вас меноррагия, кровотечение настолько сильное, что вы не можете продолжать заниматься повседневными делами из-за большой потери крови и спазмов.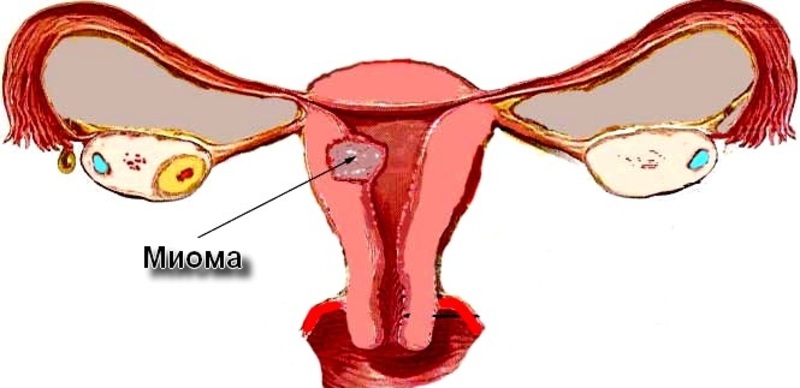
Дополнительные симптомы меноррагии включают:
- Кровотечение через тампон или подушечку каждый час в течение нескольких часов подряд
- Постоянное кровотечение в течение более семи дней
- Кровянистые выделения или кровотечения между менструациями
- Прохождение больших сгустков крови размером больше серебряного доллара
- Испытывает усталость, утомляемость или одышку
- Просыпаться ночью, чтобы сменить прокладку или тампон.
Ваши симптомы могут указывать на другое основное заболевание. Запишитесь на прием к врачу, чтобы убедиться, что вам поставлен точный диагноз.
Диагностика меноррагии
Хотя многие женщины испытывают дни с обильным течением во время менструального цикла, большинство из них не теряют достаточно крови, чтобы у них диагностировали меноррагию.
Ваш врач сможет диагностировать меноррагию во время визита в офис. Во время приема ваш врач изучит полную историю болезни, проведет осмотр органов малого таза и оценит ваши симптомы. Ваш врач может попросить вас внимательно отслеживать ваши периоды и количество гигиенических салфеток или тампонов, которые вы используете во время каждого цикла.
Ваш врач может попросить вас внимательно отслеживать ваши периоды и количество гигиенических салфеток или тампонов, которые вы используете во время каждого цикла.
Другие тесты или процедуры, которые могут использоваться для диагностики меноррагии, включают:
- Анализы крови — анализ крови может определить, насколько быстро ваша кровь сворачивается, а также проверить на анемию
- Пап-тест — Пап-тест (мазок Папаниколау) может оценить вашу ткань на наличие раковых клеток, инфекции или воспаления
- Ультразвук — с помощью ультразвука можно определить миомы, полипы или любые другие новообразования в матке
- Биопсия эндометрия — образец ткани слизистой оболочки матки может быть оценен на предмет рака
- Гистероскопия — позволяет вашему врачу осмотреть матку и шейку матки, вставив тонкую трубку внутрь тела
Лечение меноррагии
Ваш врач примет во внимание ваше общее состояние здоровья, причину вашего состояния и ваш возраст, когда он или она разработает для вас план лечения.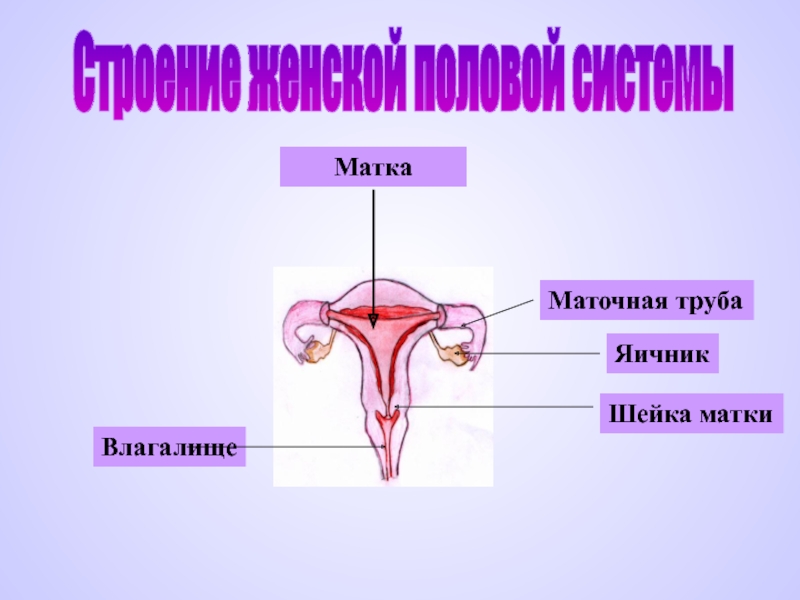
Если гормональный дисбаланс вызывает меноррагию, лечение обычно является вариантом лечения первой линии. Медикаментозное лечение меноррагии может включать:
- Ингибиторы простагландина — нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут уменьшить боль, спазмы и уменьшить кровопотерю
- Оральные контрацептивы (противозачаточные таблетки) — противозачаточные таблетки останавливают овуляцию, поэтому менструация проходит легче
- Пероральный прогестерон — прогестерон может помочь исправить гормональный дисбаланс и уменьшить кровотечение
- Гормональная ВМС — гормональная внутриматочная спираль (ВМС) может помочь регулировать ваши гормоны, истончить слизистую оболочку матки и уменьшить менструальный кровоток и спазмы. быть необходимым.Варианты хирургического лечения могут включать:
- Абляция эндометрия — Ваш врач может выполнить абляцию для разрушения эндометрия (слизистой оболочки матки)
- Резекция эндометрия — Во время резекции эндометрия слизистая оболочка матки удаляется проволочной петлей.
 Эту процедуру следует проводить только женщинам, которые больше не хотят иметь детей.
Эту процедуру следует проводить только женщинам, которые больше не хотят иметь детей. - Гистерэктомия — В тяжелых случаях гистерэктомия может быть единственным вариантом. Во время гистерэктомии удаляется вся матка (а иногда и яичники).
- Расширение и кюретаж (D&C) — Во время D&C ваш врач расширит шейку матки и соскоблит лишнюю ткань со слизистой оболочки матки.
- Эмболизация маточной артерии — Эмболизация маточной артерии помогает уменьшить количество миомы в матке, перекрывая кровоснабжение миомы. Во время процедуры ваш врач введет материалы в маточные артерии, чтобы уменьшить приток крови к миоме.
- Ультразвуковая хирургия — Ультразвуковая хирургия сокращает миомы с помощью сфокусированных ультразвуковых волн для разрушения ткани миомы.
Меноррагия — О женщинах акушер-гинеколог
Что такое меноррагия?
Меноррагия — это обильное или продолжительное менструальное кровотечение. Это может быть связано с рядом состояний, включая проблемы с маткой, гормональные проблемы или другие состояния.
 Хотя сильное кровотечение иногда затрудняет нормальную повседневную жизнь, существуют методы лечения, которые могут помочь.
Хотя сильное кровотечение иногда затрудняет нормальную повседневную жизнь, существуют методы лечения, которые могут помочь.Что вызывает меноррагию?
Во время менструального цикла, если яйцеклетка не оплодотворяется, слизистая оболочка матки разрушается и кровоточит.Яйцо и слизистая оболочка матки затем теряют во время менструации.
Гормональные проблемы или состояния, влияющие на матку, могут привести к сильному кровотечению. Это также могут быть другие заболевания или нарушения свертываемости крови.
Гормональные проблемы включают:
Проблемы с маткой включают:
Другие состояния, такие как заболевания щитовидной железы, почек или печени, рак или нарушения свертываемости крови, также могут вызывать сильное кровотечение.
Каковы симптомы меноррагии?
Если вам нужно менять подушечку или тампон каждые 1-2 часа, потому что они пропитаны или кровоточат дольше 7 дней, обратитесь к своему врачу.Кровянистые выделения или кровотечение между менструациями также являются признаком проблемы.

Симптомы меноррагии могут быть похожи на другие состояния или проблемы со здоровьем. Всегда обращайтесь к своему врачу за диагнозом.
Как диагностировать меноррагию?
Ваш лечащий врач спросит вас о вашей истории болезни и о ваших менструациях. Вы также пройдете медицинский осмотр, включая тазовый осмотр. Вас могут попросить отслеживать свои периоды и количество прокладок или тампонов, которые вы используете в течение нескольких месяцев, если вы еще этого не сделали.
Анализы крови. Они проверяют наличие анемии и скорость свертывания крови.
Пап-тест . Для этого теста клетки шейки матки собираются и исследуются. Его используют для проверки на раковые изменения, инфекции или воспаление.
Ультразвук. Используя звуковые волны и компьютер, ваш лечащий врач может проверить наличие миомы или других проблем внутри матки.
Биопсия .
 Исследование образца ткани слизистой оболочки матки может помочь вашему лечащему врачу обнаружить рак или другие аномальные ткани.
Исследование образца ткани слизистой оболочки матки может помочь вашему лечащему врачу обнаружить рак или другие аномальные ткани.
Другие тесты включают:
Гистероскопия . Используя прибор для просмотра, введенный через влагалище, ваш врач может увидеть шейку матки и внутреннюю часть матки.
Дилатация и кюретаж (D&C). Эта процедура включает соскоб, а затем осмотр полости матки.
Как лечится меноррагия?
Ваш лечащий врач будет учитывать ваш возраст и общее состояние здоровья, а также ваши личные предпочтения при выборе наиболее подходящего для вас лечения.
Лечение гормональных проблем может включать:
Ингибиторы простагландина. Это нестероидные противовоспалительные препараты (НПВП), включая аспирин или ибупрофен. Они помогают уменьшить спазмы и уменьшить количество кровотечений.
Противозачаточные таблетки.
 Они останавливают овуляцию и приводят к более легкой менструации.
Они останавливают овуляцию и приводят к более легкой менструации.Прогестерон. Это вид гормонального лечения.
Лечение проблем со слизистой оболочкой матки (эндометрием) может включать:
Абляция . Медицинские работники используют эту процедуру для разрушения слизистой оболочки матки (эндометрия).
Резекция . При этой процедуре удаляется слизистая оболочка матки.
Гистерэктомия . Это операция по удалению всей матки.
Добавки железа. Если у вас анемия в результате сильной кровопотери, вам могут потребоваться препараты железа.
Когда мне следует позвонить своему врачу?
Позвоните своему врачу, если:
Основные сведения о меноррагии
Меноррагия — это обильное или продолжительное менструальное кровотечение.
Это вызвано гормональными проблемами, проблемами с маткой или другими заболеваниями.

Меноррагия диагностируется с помощью гинекологического осмотра, УЗИ, мазка Папаниколау и иногда биопсии.
Лечение включает гормоны или другие лекарства или процедуры для лечения слизистой оболочки матки или удаления матки.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к вашему поставщику медицинских услуг:
Знайте причину вашего визита и то, что вы хотите.
Перед визитом запишите вопросы, на которые хотите получить ответы.
Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
Во время посещения запишите название нового диагноза и все новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.

Спросите, можно ли вылечить ваше состояние другими способами.
Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
Узнайте, как можно связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Клиническая картина меноррагии: анамнез, физикальный
Симптомы, связанные с пациентом с меноррагией, часто могут быть более показательными, чем лабораторные исследования.Учитывая длинный список возможных этиологий, которые способствуют меноррагии, необходимо собрать подробный анамнез пациента. Запросы, которые следует включить, обсуждаются ниже /
Исключение беременности
Это наиболее частая причина нерегулярных кровотечений у женщин репродуктивного возраста.

Беременность должна быть первым диагнозом, который следует исключить до того, как будут назначены дальнейшие тесты или лекарства.
Количество и качество прокачки
Количество — это очень субъективный вопрос при рассмотрении вагинального кровотечения.Обычно клиницисты могут рассмотреть только лучшие оценки. Полезные ссылки на общую кровопотерю могут включать в себя то, что средний тампон вмещает 5 мл, а средняя прокладка вмещает 5-15 мл крови. Спросите пациента, какой тип прокладки (лайнер или ночная прокладка) использовалась и была ли она намочена, может дать некоторое представление о том, что пациент считает сильным кровотечением.
Качество кровотечения предполагает наличие сгустков и их размер.
Возраст пациента
Молодые пациенты, от менархе до позднего подросткового возраста, чаще всего имеют ановуляторное кровотечение из-за незрелости их гипоталамо-гипофизарной системы.
 Если кровотечение не поддается лечению в этой возрастной группе, следует учитывать нарушение свертываемости крови.
Если кровотечение не поддается лечению в этой возрастной группе, следует учитывать нарушение свертываемости крови.Женщины в возрасте 30-50 лет могут иметь органические или структурные аномалии. Фибромы или полипы — частые анатомические находки. Органические причины могут быть разными, от дисфункции щитовидной железы до почечной недостаточности.
Женщины в постменопаузе с любым маточным кровотечением должны пройти немедленное обследование на предмет рака эндометрия.
Гиперплазию эндометрия следует учитывать у женщин, страдающих ожирением, в возрасте 70 лет и старше, нерожавших или страдающих диабетом.
Тазовая боль и патология
Полезно знать, есть ли у пациента какой-либо давний диагноз или известная патология (например, миома).
Записи других врачей или госпитализации могут предотвратить избыточность при заказе лабораторных работ или диагностической визуализации.
Менструальный цикл при менархе
Если у молодой пациентки были нерегулярные менструации после менархе, наиболее распространенной этиологией кровотечения является ановуляция.
Ановуляторное кровотечение чаще всего встречается у молодых девушек (в возрасте 12-18 лет) и часто у тучных женщин любого репродуктивного возраста.
Если кровотечение у пациента обычно происходит через регулярные промежутки времени, а нерегулярность возникает впервые, патология должна быть исключена независимо от возраста.
Сексуальная активность
Простой вагинит (например, кандидозный, бактериальный вагиноз) может вызывать межменструальное кровотечение, в то время как гонорея и хламидиоз могут проявляться более сильным кровотечением, главным образом из-за обильных выделений, смешанных с кровью.
Хламидиоз — частая причина послеродового эндометрита, ведущая к вагинальному кровотечению в течение нескольких недель после родов.
Послеродовая инфекция (например, эндометрит) также может быть вызвана микроорганизмами, не связанными с сексуальной активностью.
Использование противозачаточных средств (внутриматочная спираль или гормоны)
Обычно внутриматочная спираль (ВМС) вызывает усиление спазмов в матке и увеличение менструального цикла.
Если пациентка недавно прекратила прием противозачаточных таблеток, она может вернуться к «естественным» менструациям и сообщить об увеличении кровотока. На самом деле это нормально, потому что большинство пероральных противозачаточных таблеток уменьшают течение и продолжительность менструации у женщины.
Наличие гирсутизма (синдрома поликистозных яичников)
Эти пациенты обычно страдают ожирением и ановуляторным состоянием. Когда у них действительно есть месячные, они могут быть очень тяжелыми и вызывать беспокойство у пациента.
Этиология этого объясняется во введении к этой статье.
Галакторея (опухоль гипофиза)
Любая пациентка, которая жалуется на выделения из груди (при отсутствии беременности, в послеродовом периоде или в период грудного вскармливания), нуждается в определении уровня пролактина, чтобы исключить опухоль гипофиза.
Системные заболевания (печеночная / почечная недостаточность или диабет )
Как объяснено во введении, органические заболевания могут влиять на гормональные или гематологические пути, которые участвуют в проявлении меноррагии.
Если нарушены либо гипоталамо-гипофизарная ось, либо пути коагуляции, может возникнуть сильное кровотечение.
Симптомы дисфункции щитовидной железы
Изменение гипоталамо-гипофизарной оси может вызвать аменорею (гипертиреоз) или меноррагию (гипотиреоз).
Чрезмерные кровоподтеки или известные нарушения свертываемости крови
Это особенно важно для молодой пациентки, у которой кровотечение не прекращается во время первой менструации.
Это очень частое проявление недиагностированного нарушения свертываемости крови (болезнь фон Виллебранда) у молодой девушки.
Текущие лекарства (гормоны или антикоагулянты )
Любое лекарство, увеличивающее время кровотечения, может вызвать меноррагию.
У пациента, получавшего любую прогестинотерапию, может возникнуть кровотечение отмены после прекращения приема лекарства. Это кровотечение часто бывает тяжелым и беспокоит пациентов, если их не предупредить.
Предыдущие медицинские или хирургические процедуры / диагнозы
Это также помогает предотвратить дублирование тестирования.
Сильное кровотечение | Жан Хейлс
Какие хирургические варианты доступны?
Существует несколько хирургических вариантов лечения сильного кровотечения, в зависимости от причины кровотечения и от того, хотите ли вы иметь детей. Существуют методы лечения, которые позволят вам сохранить матку, и одно из них может вам подойти.
Сохраняющие матку процедуры
Гистероскопия
Если полипы или миомы являются причиной сильного кровотечения, может быть проведена операция, называемая гистероскопией.
Обычно дневная процедура, гистероскопия проводится в амбулаторных условиях или в операционной больницы, а иногда и в кабинете гинеколога.
Гистероскопия выполняется путем введения телескопа (гистероскопа) через шейку матки в матку и удаления полипа (полипэктомия эндометрия) или миомы, выпирающей в полость матки (подслизистая миома), путем резекции.К гистероскопу присоединяется крошечная петля для разрезания с помощью электрического тока, которая вырезает полип или миому.
Абляция эндометрия
Абляция эндометрия — это еще одна гистероскопическая или внутриматочная процедура. В этой процедуре слизистая оболочка матки либо сжигается, либо разрушается различными методами, включая диатермию, радиочастотную энергию, микроволновую печь, тепловой баллон и замораживание. Это лечение возможно, когда проблема с эндометрием вызывает сильное кровотечение; однако эта процедура не рекомендуется, если женщина все еще желает иметь детей.
Для получения дополнительной информации см. Информационные видеоролики для пациентов о гистероскопии и абляции эндометрия на веб-сайте AGES (Австралийское общество гинекологической эндоскопии и хирургии).
Гистерэктомия
Гистерэктомия — это вариант, когда все другие методы лечения неэффективны или когда женщина выбирает это лечение. Это необратимая операция, при которой матка удаляется навсегда, прекращаются менструации и появляется возможность забеременеть. Гистерэктомия может выполняться либо через влагалище (вагинальная гистерэктомия), либо через замочную скважину (лапароскопическая гистерэктомия), либо через разрез в брюшной стенке (абдоминальная гистерэктомия).
Полная гистерэктомия означает удаление всей матки, включая шейку матки или шейку матки, но не яичники и трубы. Сейчас большинство гинекологов рекомендуют одновременно удалять трубки, поскольку исследования показывают, что некоторые виды рака яичников возникают из-за трубок. Иногда выполняется субтотальная гистерэктомия, при которой шейка матки сохраняется.
Дополнительную информацию см. На нашей веб-странице, посвященной гистерэктомии.
Эта веб-страница предназначена быть информативной и образовательной.

 Их отмечают у женщин от 18 до 45 лет
Их отмечают у женщин от 18 до 45 лет Гинекологи применяют как стандартные, так и современные методики лечения, что позволяет успешно комбинировать их для достижения выраженного эффекта в кратчайшие сроки
Гинекологи применяют как стандартные, так и современные методики лечения, что позволяет успешно комбинировать их для достижения выраженного эффекта в кратчайшие сроки
 Анемия с дефицитом железа возникает, когда организм пытается компенсировать утраченные эритроциты, используя запасы железа, чтобы сделать больше гемоглобина, который может затем переносить кислород к эритроцитам. Меноррагия может снизить уровень железа достаточно, чтобы увеличить риск возникновения железодефицитной анемии. Признаками и симптомами являются бледность кожи, слабость и усталость.
Анемия с дефицитом железа возникает, когда организм пытается компенсировать утраченные эритроциты, используя запасы железа, чтобы сделать больше гемоглобина, который может затем переносить кислород к эритроцитам. Меноррагия может снизить уровень железа достаточно, чтобы увеличить риск возникновения железодефицитной анемии. Признаками и симптомами являются бледность кожи, слабость и усталость.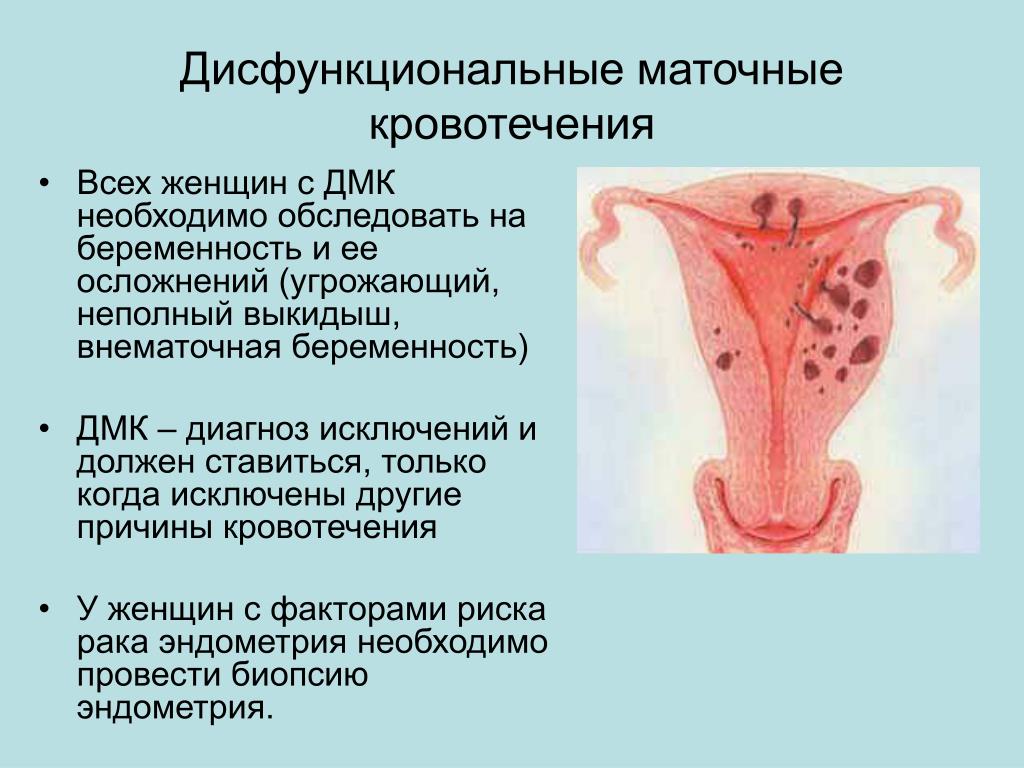




 Затем его будут проверять на наличие анемии, проблем со щитовидной железой или проблем со сгущениями крови.
Затем его будут проверять на наличие анемии, проблем со щитовидной железой или проблем со сгущениями крови. Вам могут дать лекарства, чтобы вы уснули во время процедуры, или вам могут дать что-то, что обезболит только ту область, которую нужно обработать.
Вам могут дать лекарства, чтобы вы уснули во время процедуры, или вам могут дать что-то, что обезболит только ту область, которую нужно обработать. Для остановки кровотечения у людей с определенными нарушениями свертываемости крови, такими как болезнь фон Виллебранда и легкая гемофилия, путем высвобождения белка свертывания или «фактора», хранящегося в слизистой оболочке кровеносных сосудов, который помогает крови свертываться, и временного повышения уровня этих белков в крови.
Для остановки кровотечения у людей с определенными нарушениями свертываемости крови, такими как болезнь фон Виллебранда и легкая гемофилия, путем высвобождения белка свертывания или «фактора», хранящегося в слизистой оболочке кровеносных сосудов, который помогает крови свертываться, и временного повышения уровня этих белков в крови.
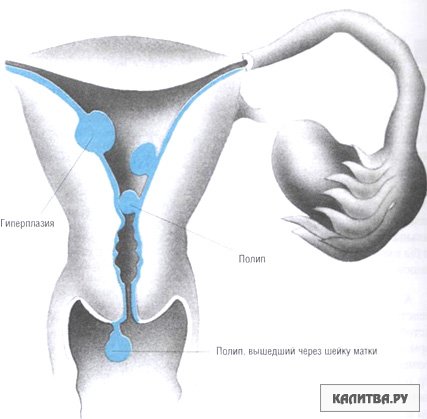 , Айерс С., Бахманн Г. Разработка скринингового инструмента для выявления женщин с меноррагией для оценки гемостаза.Американский журнал акушерства и гинекологии, 2008 г .; 198: 163.e1–163.e8.
, Айерс С., Бахманн Г. Разработка скринингового инструмента для выявления женщин с меноррагией для оценки гемостаза.Американский журнал акушерства и гинекологии, 2008 г .; 198: 163.e1–163.e8. Оценка менструальной кровопотери с помощью графической карты. Британский журнал акушерства и гинекологии. 1 990; 97: 734–739.
Оценка менструальной кровопотери с помощью графической карты. Британский журнал акушерства и гинекологии. 1 990; 97: 734–739.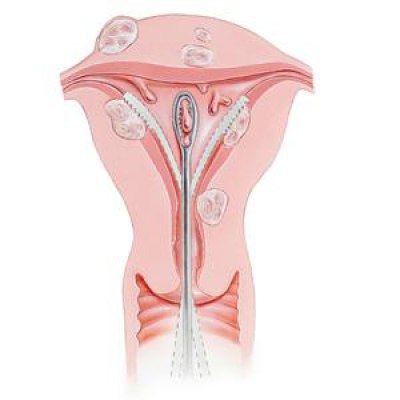 Каждый месяц внутри вашей матки (матки) образуется слизистая оболочка, которую вы теряете во время менструации. Если ваш уровень гормонов не сбалансирован, ваше тело может сделать подкладку слишком толстой, что приведет к сильному кровотечению, когда вы сбросите более толстую подкладку. Если у вас не происходит овуляция (яйцеклетка выходит из яичника), это также может нарушить гормональный баланс в вашем организме, что приведет к утолщению слизистой оболочки и обострению менструации.
Каждый месяц внутри вашей матки (матки) образуется слизистая оболочка, которую вы теряете во время менструации. Если ваш уровень гормонов не сбалансирован, ваше тело может сделать подкладку слишком толстой, что приведет к сильному кровотечению, когда вы сбросите более толстую подкладку. Если у вас не происходит овуляция (яйцеклетка выходит из яичника), это также может нарушить гормональный баланс в вашем организме, что приведет к утолщению слизистой оболочки и обострению менструации.
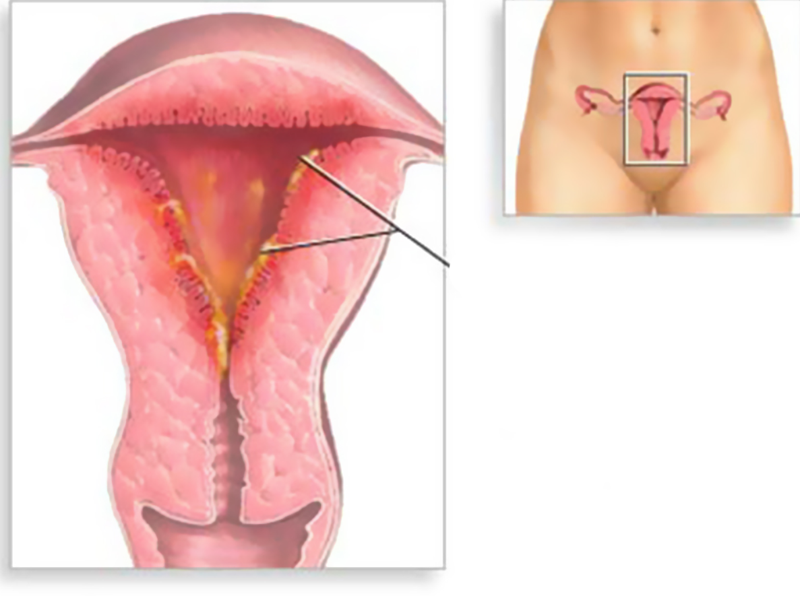

 Эту процедуру следует проводить только женщинам, которые больше не хотят иметь детей.
Эту процедуру следует проводить только женщинам, которые больше не хотят иметь детей. Хотя сильное кровотечение иногда затрудняет нормальную повседневную жизнь, существуют методы лечения, которые могут помочь.
Хотя сильное кровотечение иногда затрудняет нормальную повседневную жизнь, существуют методы лечения, которые могут помочь.
 Исследование образца ткани слизистой оболочки матки может помочь вашему лечащему врачу обнаружить рак или другие аномальные ткани.
Исследование образца ткани слизистой оболочки матки может помочь вашему лечащему врачу обнаружить рак или другие аномальные ткани. Они останавливают овуляцию и приводят к более легкой менструации.
Они останавливают овуляцию и приводят к более легкой менструации.


:max_bytes(150000):strip_icc()/things-to-know-uterine-fibroid-tumors-3522376-5c61cc4a46e0fb0001f08e79.png) Если кровотечение не поддается лечению в этой возрастной группе, следует учитывать нарушение свертываемости крови.
Если кровотечение не поддается лечению в этой возрастной группе, следует учитывать нарушение свертываемости крови.