Молярная беременность — Molar pregnancy
Аномальная форма беременности (заболевание человека)
| Молярная беременность | |
|---|---|
| Другие имена | Везикулярная родинка, эхинококкоз, эхинококкоз |
| Гистопатологическое изображение пузырного заноса (полный тип). H&E пятно. | |
| Специальность | Акушерство |
Молярная беременность — это ненормальная форма беременности, при которой нежизнеспособная оплодотворенная яйцеклетка имплантируется в матку и не может протекать. Молярная беременность — это гестационная трофобластическая болезнь, которая перерастает в массу в матке с опухшими ворсинками хориона . Эти ворсинки растут гроздьями, напоминающими виноград. Молярная беременность может развиться, если оплодотворенная яйцеклетка не содержит исходного материнского ядра. Продукты зачатия могут содержать или не содержать ткани плода. Для него характерно наличие пузырного заноса (или пузырного заноса, mola hydatidosa). Молярная беременность классифицируется как частичные родинки или полные родинки, причем слово родинка используется для обозначения просто скопления растущей ткани или нароста .
Продукты зачатия могут содержать или не содержать ткани плода. Для него характерно наличие пузырного заноса (или пузырного заноса, mola hydatidosa). Молярная беременность классифицируется как частичные родинки или полные родинки, причем слово родинка используется для обозначения просто скопления растущей ткани или нароста .
Полная родинка возникает из-за того, что один сперматозоид (в 90% случаев) или два (в 10% случаев) сперматозоидов соединяется с яйцеклеткой, которая потеряла свою ДНК . В первом случае сперма затем дублируется, образуя «полный» 46 хромосомный набор. Генотип , как правило , 46, ХХ ( диплоидный ) в связи с последующим митоза в подкормки спермы , но также может быть 46, XY (диплоидный). 46, YY (диплоид) не наблюдается. Напротив, частичная родинка возникает, когда нормальная яйцеклетка оплодотворяется одним или двумя спермиями, которые затем дублируются, давая генотипы 69, XXY ( триплоид ) или 92, XXXY ( тетраплоид ).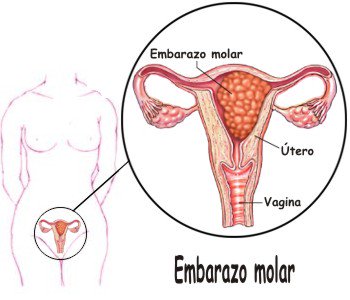
Полные пузырно-заносные родинки имеют 2–4% риск развития хориокарциномы в западных странах и 10–15% в странах Востока и 15% риск стать инвазивной родинкой . Неполные родинки могут стать инвазивными (риск <5%), но не связаны с хориокарциномой. Полные пузыри пузырного заноса составляют 50% всех случаев хориокарциномы.
Молярная беременность — относительно редкое осложнение беременности, составляющее 1 из 1000 беременностей в США, с гораздо более высокими показателями в Азии (например, до 1 из 100 беременностей в Индонезии ).
Признаки и симптомы
Везикулярная родинка
Молярная беременность обычно сопровождается безболезненным вагинальным кровотечением на четвертом-пятом месяце беременности. Матки может быть больше , чем ожидалось, или яичники могут быть увеличены. Также может быть более сильная рвота, чем можно было бы ожидать ( гиперемезис ). Иногда наблюдается повышение артериального давления вместе с белком в моче. Анализы крови покажут очень высокий уровень хорионического гонадотропина человека (ХГЧ).
Анализы крови покажут очень высокий уровень хорионического гонадотропина человека (ХГЧ).
Причина
Причина этого состояния до конца не выяснена. Потенциальные факторы риска могут включать дефекты яйцеклетки, аномалии в матке или недостаток питательных веществ. Женщины в возрасте до 20 или старше 40 лет имеют более высокий риск. Другие факторы риска включают диеты с низким содержанием белка , фолиевой кислоты и каротина . Диплоидный набор ДНК только для сперматозоидов означает, что все хромосомы имеют подавление генов метилирования по образцу сперматозоидов . Это приводит к чрезмерному росту синцитиотрофобласта, тогда как двойное метилирование по образцу яиц ведет к выделению ресурсов эмбриону с недоразвитым синцитиотрофобластом. Это считается результатом эволюционной конкуренции , когда мужские гены стимулируют большие инвестиции в плод, в то время как женские гены приводят к ограничению ресурсов для максимального увеличения числа детей.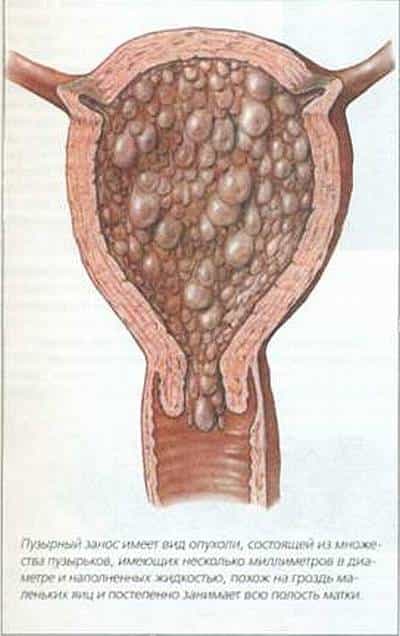
Патофизиология
Пузырного заноса является беременность / зародыш , в котором плацента содержит grapelike везикулы (маленькие мешочки), которые , как правило , видны невооруженным глазом. Пузырьки возникают из-за расширения ворсинок хориона жидкостью. Когда осмотр под микроскопом, гиперплазии из трофобласта отмечается ткани. Если его не лечить, пузырный занос почти всегда заканчивается самопроизвольным абортом (выкидышем).
По морфологии пузырно-заносные родинки можно разделить на два типа: в полных родинках все ворсинки хориона везикулярны, и признаков эмбрионального или внутриутробного развития нет. При частичных родинках одни ворсинки везикулярны, тогда как другие выглядят более нормальными, и можно наблюдать эмбриональное / внутриутробное развитие, но плод всегда деформирован и никогда не жизнеспособен.
Матка с полным пузырным заносом
В редких случаях пузырный занавес сосуществует в матке с нормальным жизнеспособным плодом. Эти случаи связаны с двойникованием . Матка содержит продукты двух зачатий: одно с аномальной плацентой и отсутствием жизнеспособного плода (родинка), а второе с нормальной плацентой и жизнеспособным плодом. Под тщательным наблюдением женщина часто может родить нормального ребенка и излечиться от родинки.
Эти случаи связаны с двойникованием . Матка содержит продукты двух зачатий: одно с аномальной плацентой и отсутствием жизнеспособного плода (родинка), а второе с нормальной плацентой и жизнеспособным плодом. Под тщательным наблюдением женщина часто может родить нормального ребенка и излечиться от родинки.
Родительское происхождение
У большинства полных родинок все ядерные гены наследуются только от отца ( андрогенез ). Приблизительно в 80% этих андрогенных родинок наиболее вероятный механизм заключается в том, что пустая яйцеклетка оплодотворяется одним сперматозоидом с последующей дупликацией всех хромосом / генов (процесс, называемый « эндоредупликация »). Примерно в 20% полных родинок наиболее вероятным механизмом является оплодотворение пустой яйцеклетки двумя сперматозоидами. В обоих случаях родинки диплоидны (т.е. есть две копии каждой хромосомы). Во всех этих случаях митохондриальные гены, как обычно, наследуются от матери.
Большинство частичных родинок триплоидны (три набора хромосом). Ядро содержит один материнский набор генов и два отцовских набора. Механизм обычно представляет собой дублирование отцовского гаплоидного набора из одного сперматозоида, но также может быть следствием диспермического (два сперматозоида) оплодотворения яйцеклетки.
В редких случаях пузырно-заносные родинки являются тетраплоидными (четыре набора хромосом) или имеют другие хромосомные аномалии.
Небольшой процент пузырно-заносных родинок имеет диплоидные геномы двух родителей, как и у нормальных живых людей; у них есть два набора хромосом, по одному от каждого биологического родителя. Некоторые из этих родинок встречаются у женщин, несущих мутации в гене NLRP7 , что предрасполагает их к молярной беременности. Эти редкие варианты пузырного заноса могут быть полными или частичными.
Диагностика
Молярная беременность на УЗИ
Эхинококкоз на КТ, сагиттальный вид
Эхинококкоз на КТ, аксиальный вид
Диагноз убедительно подтверждается ультразвуковым исследованием ( сонограммой ), но для окончательного диагноза требуется гистопатологическое исследование . На УЗИ родинка напоминает гроздь винограда («гроздь винограда», или «сотовая матка», или «метель»). Наблюдается повышенная пролиферация трофобластов и увеличение ворсинок хориона , а также нарушение ангиогенеза в трофобластах.
На УЗИ родинка напоминает гроздь винограда («гроздь винограда», или «сотовая матка», или «метель»). Наблюдается повышенная пролиферация трофобластов и увеличение ворсинок хориона , а также нарушение ангиогенеза в трофобластах.
Иногда наблюдаются симптомы гипертиреоза из-за чрезвычайно высокого уровня ХГЧ, который может имитировать эффекты тиреотропного гормона .
| Полный крот | Частичная родинка | |
|---|---|---|
| Кариотип | 46, XX (46, XY) | 69, XXY |
| ХГЧ | ↑↑↑↑ | ↑ |
| Размер матки | ↑ | — |
| Преобразовать в хориокарциному | 2% | Редкий |
| Части плода | Нет | да |
| Составные части | 2 спермы + пустая яйцеклетка | 2 спермы + 1 яйцо |
| Риск осложнений | 15-20% злокачественная трофобластическая болезнь | Низкий риск злокачественных новообразований (<5%) |
Уход
Эхнические родинки следует лечить путем опорожнения матки путем отсасывания матки или хирургического кюретажа как можно скорее после постановки диагноза, чтобы избежать риска хориокарциномы . Пациенты наблюдаются до тех пор, пока уровень хорионического гонадотропина человека (ХГЧ) в сыворотке крови не упадет до неопределяемого уровня. Инвазивные или метастатические родинки ( рак ) могут потребовать химиотерапии и часто хорошо поддаются лечению метотрексатом . Поскольку они содержат отцовские антигены , ответ на лечение составляет почти 100%. Пациентам рекомендуется не зачать ребенка в течение полугода после нормализации уровня ХГЧ. Шансы на повторную молярную беременность составляют примерно 1%.
Пациенты наблюдаются до тех пор, пока уровень хорионического гонадотропина человека (ХГЧ) в сыворотке крови не упадет до неопределяемого уровня. Инвазивные или метастатические родинки ( рак ) могут потребовать химиотерапии и часто хорошо поддаются лечению метотрексатом . Поскольку они содержат отцовские антигены , ответ на лечение составляет почти 100%. Пациентам рекомендуется не зачать ребенка в течение полугода после нормализации уровня ХГЧ. Шансы на повторную молярную беременность составляют примерно 1%.
Ведение более сложное, когда родинка возникает вместе с одним или несколькими нормальными плодами .
У некоторых женщин нарост может перерасти в трофобластическую неоплазию геста . Данные свидетельствуют о том, что для женщин с полным пузырным заносом и высоким риском этого прогрессирования профилактическая химиотерапия (известная как P-chem) может снизить риск этого. Однако P-chem может также усиливать токсические побочные эффекты, поэтому необходимы дополнительные исследования для изучения его эффектов.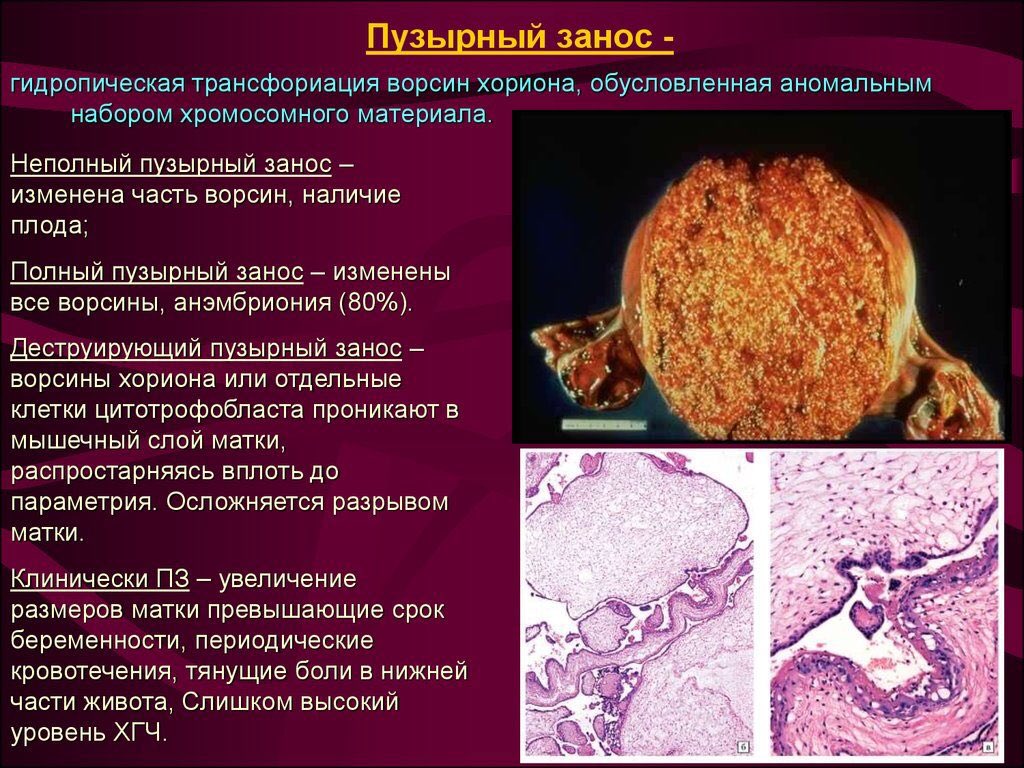
Анестезия
Выскабливание матки, как правило, проводится под действием анестезии, предпочтительно спинальной анестезии у гемодинамически стабильных пациентов. Преимущества спинальной анестезии перед общей анестезией включают простоту техники, благоприятное воздействие на легочную систему, безопасность у пациентов с гипертиреозом и нетоколитические фармакологические свойства. Кроме того, поддерживая сознание пациента, можно диагностировать такие осложнения, как перфорация матки , сердечно-легочная недостаточность и тиреоидный шторм, на более ранней стадии, чем когда пациенту вводят седативные препараты или проводят общую анестезию.
Прогноз
Более 80% пузырных заносов доброкачественные . Результат после лечения обычно отличный. Для обеспечения успеха лечения необходимо тщательное наблюдение. Рекомендуются высокоэффективные средства контрацепции , чтобы избежать беременности как минимум от 6 до 12 месяцев. Женщины, у которых ранее была частичная или полная родинка, имеют несколько повышенный риск появления второй пузырно-заносной родинки при последующей беременности, а это означает, что в будущем беременность потребует более раннего ультразвукового исследования.
В 10-15% случаев пузырно-заносные родинки могут перерасти в инвазивные родинки. Это состояние называется стойкой трофобластической болезнью (ПТБ). Родинки могут настолько глубоко проникнуть в стенку матки, что может развиться кровотечение или другие осложнения. Именно по этой причине , что послеоперационный полный брюшной полости и грудной клетки рентген часто запрашиваться.
В 2–3% случаев пузырный занавес может перерасти в хориокарциному , которая является злокачественной, быстрорастущей и метастатической (распространяющейся) формой рака. Несмотря на эти факторы, которые обычно указывают на плохой прогноз, скорость излечения после лечения химиотерапией высока.
Более 90% женщин со злокачественным нераспространяющимся раком способны выжить и сохранить способность зачать и родить детей. У пациентов с метастатическим (распространяющимся) раком ремиссия остается на уровне от 75 до 85%, хотя их способность к деторождению обычно утрачивается.
Эпидемиология
Пузырьки в форме пузыря — редкое осложнение беременности, возникающее один раз на каждую 1000 беременностей в США, с гораздо более высокими показателями в Азии (например, до одной из 100 беременностей в Индонезии ).
Этимология
Этимологии происходит от hydatisia ( греческого «капли воды»), ссылаясь на содержание водянистой кист и моль (от латинского Мола = жернова / ложной концепции). Термин, однако, происходит от аналогичного внешнего вида кисты на гидатидозного кисты в качестве эхинококкоза .
Смотрите также
Рекомендации
внешняя ссылка
Что Такое Молярная Беременность? Связана ли она с раком? — Компания «МедЛабРус» изделия медицинского назначения
Несмотря на счастье, которое беременность приносит в жизнь женщины, некоторые редкие осложнения могут оставить неблагоприятный эффект. Эффект настолько велик, что даже после выкидыша осложнение может оказать разрушительное воздействие на здоровье женщины.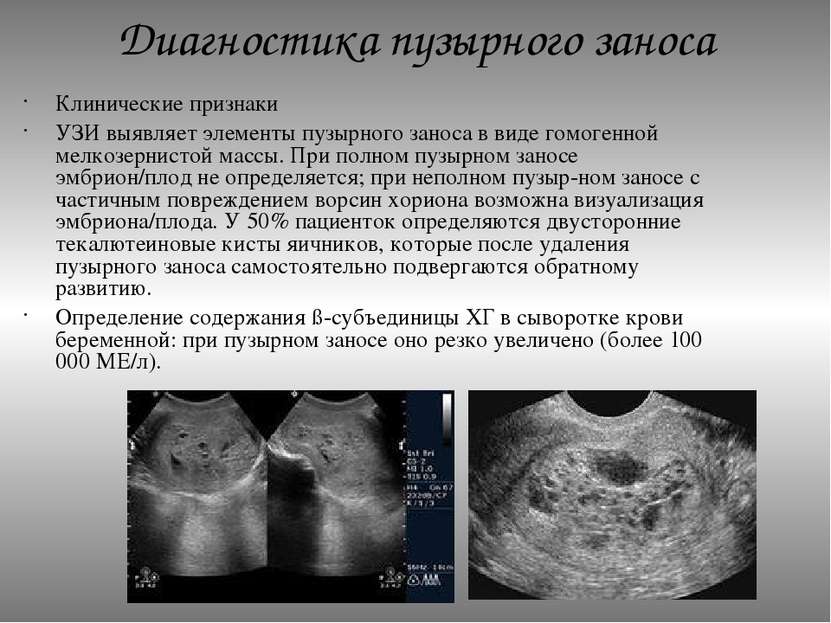 Мы будем иметь дело с редкой, но серьезной проблемой беременности, которая затрагивает приблизительно 1 из 1000 женщин.
Мы будем иметь дело с редкой, но серьезной проблемой беременности, которая затрагивает приблизительно 1 из 1000 женщин.
Молярная беременность
Молярная беременность, которую часто называют (Гидатидиформной родинкой,) является редким осложнением беременности. Молярная беременность-это в основном тип гестационного трофобластического заболевания, которое возникает, когда ткани, которые вместо того, чтобы нормально развиваться в плод, образуют аномальный рост. Состояние характеризуется необычным ростом трофобластов, клеток, которые обычно развиваются и составляют основную часть плаценты во время беременности.
Молярная беременность-это страшная вещь, поскольку растёт внутри- не эмбрион, а хромосомная аномалия . Патологическую ткань нужно извлекать сразу же, так как это может вызвать серьезные осложнения у некоторых женщин.
Случаи молярной беременности
Молярная беременность обычно происходит в первом триместре. Это условие затрагивает 1 из 1000 беременностей во всем мире.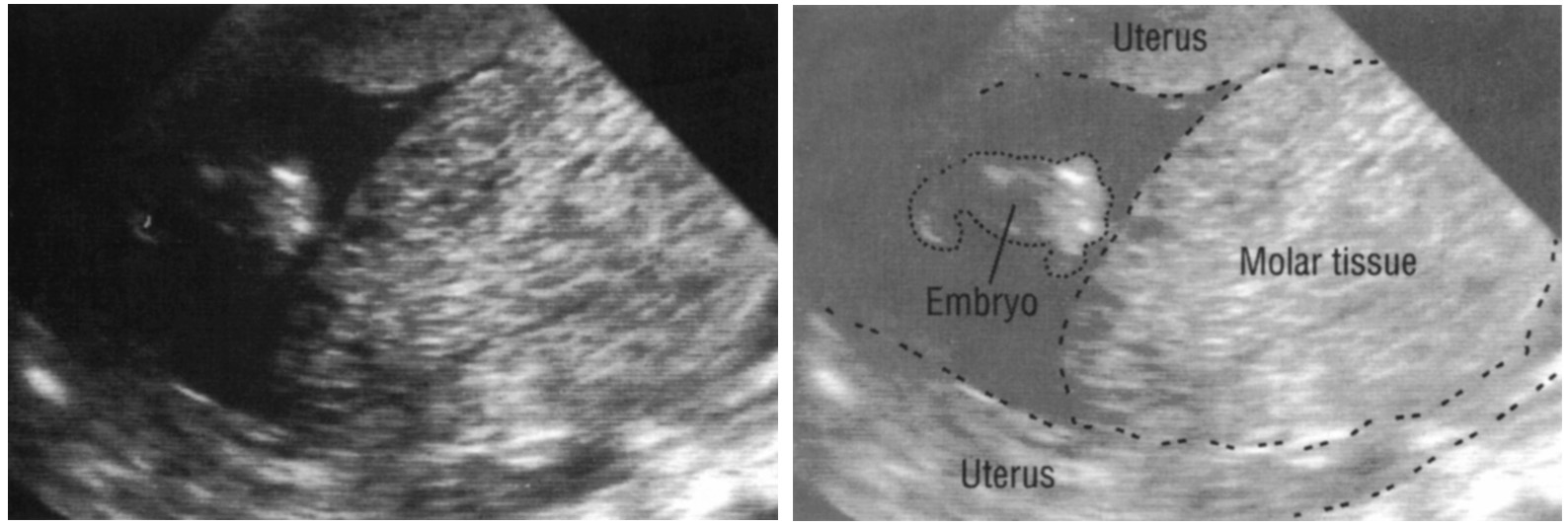 Согласно некоторым исследованиям, вероятность рецидива очень высока в Южной Азии. В другом исследовании, проведенном на 8 104 беременных женщинах, 37 были найдены с молярной беременностью, что соответствует 4,56 на 1000 родов.
Согласно некоторым исследованиям, вероятность рецидива очень высока в Южной Азии. В другом исследовании, проведенном на 8 104 беременных женщинах, 37 были найдены с молярной беременностью, что соответствует 4,56 на 1000 родов.
Большинство случаев, выявленных в ходе исследования, относились к отдаленным районам с низким социально-экономическим и образовательным статусом.
Что Вызывает Молярную Беременность?
Молярная беременность делится на две категории: частичная и полная молярная беременность. Оба происходят из-за хромосомных аномалий в оплодотворенной яйцеклетке.
При частичной молярной беременности эмбрион получает одну хромосому от матери и две от отца. Это может привести к тому, что эмбрион будет иметь 69 хромосом вместо нормальных 46.
При полной молярной беременности яйцеклетка не имеет генетической информации. В результате оплодотворенная яйцеклетка не перерастает в плод. Тем не менее, он продолжает расти как масса или кусок аномальной ткани.

Редко бывает данная патология при беременности близнецами. В таком случае один плод будет нормальным, а другой-молярный.
Признаки и симптомы молярной беременности
Молярная беременность, как правило, имеет те же признаки и симптомы, что и при нормальной беременности, такие как утренняя тошнота и отсутствие менструации….. Тем не менее, также имеются свои собственные специфические симптомы, которые включают в себя:
- Вагинальное кровотечение темно-коричневого и ярко-красного цвета
- Матка, которая больше, чем обычно
- Сильная тошнота и рвота
- Высокое кровяное давление
- Давление на таз сопровождающееся болью
- Признаки гипертиреоза, такие как нервозность и усталость или нерегулярное сердцебиение.
Многие из вышеперечисленных признаков также могут указывать на выкидыши. Поэтому любая женщина, испытывающая эти симптомы, должна немедленно обратиться к гинекологу.
Факторы риска молярной беременности
Существует несколько факторов риска, связанных с молярной беременностью. К ним относятся:
К ним относятся:
- Возраст матери менее 20 лет и старше 35 лет
- История молярных беременностей
- История выкидышей
- Аномалии матки
- Недостаток белка, фолиевой кислоты или каротина в рационе
Диагностика молярной беременности
Поскольку молярная беременность в основном происходит в первом триместре, её можно обнаружить во время обычного обследования. Особенно, её можно определить, когда биение сердца плода не обнаружено к 12 неделям. Врач обычно проводит гинекологическое обследование, направляет на анализы крови, чтобы проверить уровень гормонов беременности.
Однако диагностика молярной беременности обычно основывается на ультразвуковом исследовании. Ультразвук, который использует высокочастотные звуковые волны для создания изображений матки, может выявить:
- Отсутствие плода или эмбриона внутри
- Малое количество или отсутствие амниотической жидкости
- Густая кистозная плацента
- Кисты яичника
Врач может также провести анализы на преэклампсию, анемию и гипертиреоз.
Молярная беременность связана с раком?
Около 80% молярных беременностей являются доброкачественными.Тем не менее, ткани беременности могут превратиться в рак, называемый хориокарциномой, которая является типом гестационного трофобластического заболевания. Это может произойти, когда после удаления молярной беременности, ткань остается продолжает расти.
Более половины случаев хориокарциномы связано с молярной беременностью. Хориокарцинома также может возникнуть после выкидыша на ранних сроках беременности или после внематочной беременности . Тем не менее, женщины, которые заболевают раком после неудачной беременности, могут быть успешно вылечены.
Как лечится молярная беременность?
Если у вас молярная беременность, будьте уверены, это не приведет к успешным родам. Без задержки, аномальная ткань должна быть извлечена для того чтобы предотвратить серьезные осложнения. В основном лечение проводится следующими методами:
- Дилатация и выскабливание – это, как правило, амбулаторная процедура, и вы можете быть выписаны из больницы в тот же день.
 Сначала вам ставят местную анестезию, затем врач вставляет во влагалище устройство под названием Зеркало и расширяет шейку матки. После этого внутренняя ткань извлекается через вакуумное всасывание.
Сначала вам ставят местную анестезию, затем врач вставляет во влагалище устройство под названием Зеркало и расширяет шейку матки. После этого внутренняя ткань извлекается через вакуумное всасывание. - Гистерэктомия-некоторые женщины с молярной беременностью могут решить удалить всю матку, также известную как гистерэктомия . После этой операции эти женщины не смогут снова забеременеть. Поэтому важно проконсультироваться с врачом перед этой операцией, особенно если вы хотите детей в будущем.
Существует небольшая вероятность того, что после гестационного трофобластического заболевания молярная беременность превратится в рак. Но при обнаружении его можно успешно лечить химиотерапией.
Может ли женщина с молярной беременностью забеременеть в будущем?
Даже если молярная беременность превращается в трофобластическое заболевание или хориокарциному, это не мешает женщине забеременеть в будущем. Тем не менее, после лечения, её, возможно, придется ждать до 12 месяцев, прежде чем она снова сможет забеременеть.Это для того, чтобы врач убедился , что ваше ХГЧ (хорионический гонадотропин человека) уровень гормонов вернулся к норме.
Повышение уровня ХГЧ (признак беременности) может быть признаком инвазивных родинок или хориокарциномы, поэтому ожидание в 6 месяцев или около того позволит врачу различать беременность и хориокарциному.
Молярная беременность, также может повториться в будущем; шансы на возникновение 1 из 100. Поэтому, если вы только недавно лечились от молярной беременности, тщательно обследуйтесь, для того чтобы исключить рецидив.
Лечение пузырного заноса в Израиле
В клинике Ихилов Комплекс осуществляется комплексное лечение всех видов онкогинекологических заболеваний. И хотя пузырный занос или молярная беременность не относится к злокачественным новообразованиям, в редких случаях она может провоцировать рак. Поэтому лечение пузырного заноса в Израиле ориентировано, прежде всего на то, чтобы не допустить развития раковой опухоли.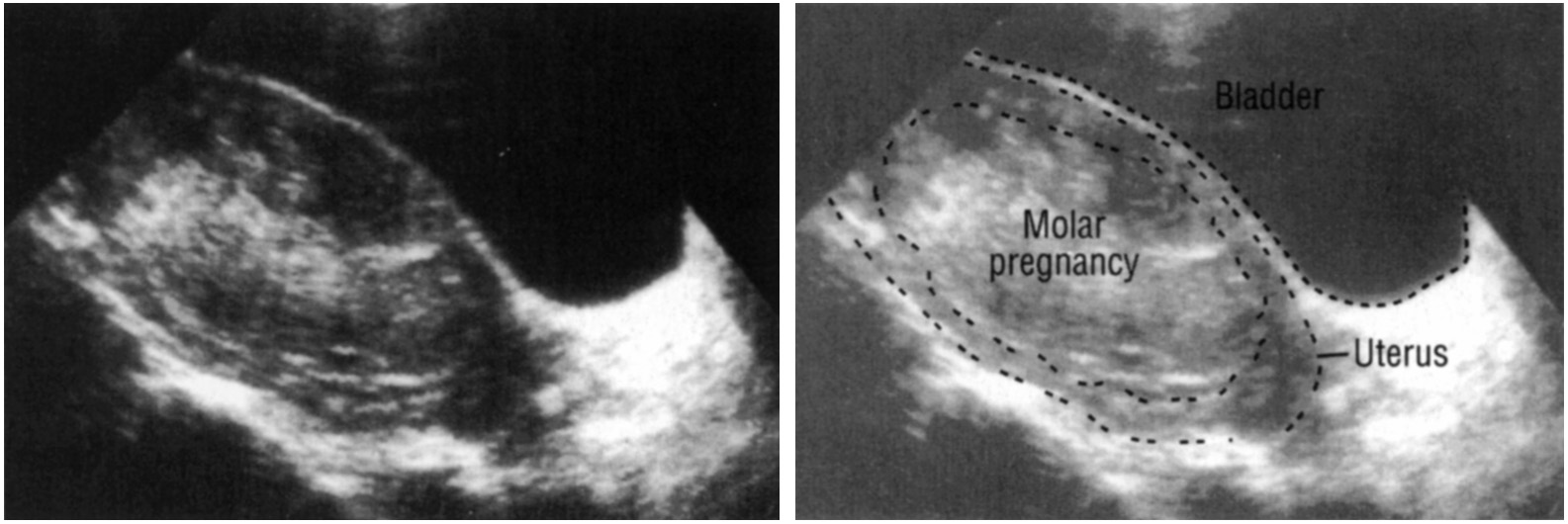 Пациентам Ихилов Комплекс доступна самая современная медикаментозная терапия и передовые хирургические технологии. Все операции при лечении молярной беременности (при отсутствии специфических показаний) проводятся минимально инвазивным путем. Для женщин, которые планируют в будущем иметь ребенка, выбираются соответствующие органосохраняющие методики.
Пациентам Ихилов Комплекс доступна самая современная медикаментозная терапия и передовые хирургические технологии. Все операции при лечении молярной беременности (при отсутствии специфических показаний) проводятся минимально инвазивным путем. Для женщин, которые планируют в будущем иметь ребенка, выбираются соответствующие органосохраняющие методики.
Рассчитать стоимость лечения
Методы лечения пузырного заноса в Израиле
Выбор тактики лечения основывается на результатах диагностического обследования. Золотым терапевтическим стандартом является хирургическая операция по удалению опухоли. Более агрессивные формы молярной беременности могут потребовать химиотерапии и/или лучевой терапии. По статистике, более 85% пациенток Ихилов Комплекс обходятся без химиотерапевтического лечения. Вариантами терапии являются:
Медикаментозное лечение. На сроках до 12 недель возможна медикаментозная стимуляция родовой деятельности. Эта процедура проводится только под строгим контролем врача. Пациентке вводят препараты, провоцирующие сокращение матки. Возможно вагинальное кровотечение. Выписаться домой можно в тот же день, иногда пациенток оставляют на ночь.
Пациентке вводят препараты, провоцирующие сокращение матки. Возможно вагинальное кровотечение. Выписаться домой можно в тот же день, иногда пациенток оставляют на ночь.
Кюретаж и вакуумная аспирация. Это хирургическая процедура, в ходе которой хирург расширяет шейку матки и с помощью вакуумного всасывания удаляет новообразование. Если в полости матки остаются частички опухоли, они устраняются посредством острой кюретки. Операция занимает 5-10 минут и проводится вагинально (без каких-либо внешних разрезов). В Ихилов Комлпекс работают опытные хирурги, для которых эта операция уже давно стала рутинной процедурой. Поэтому риск осложнений минимален. Это стандартное лечение пузырного заноса в Израиле, отзывы о нем всегда положительные.
Гистерэктомия. Поскольку израильские медики отдают предпочтение органосохраняющим операциям, удаление матки при молярной беременности здесь проводят редко. Но, если женщина не планирует больше иметь детей или есть риск озлокачествления опухоли, рассматривается вариант гистерэктомии.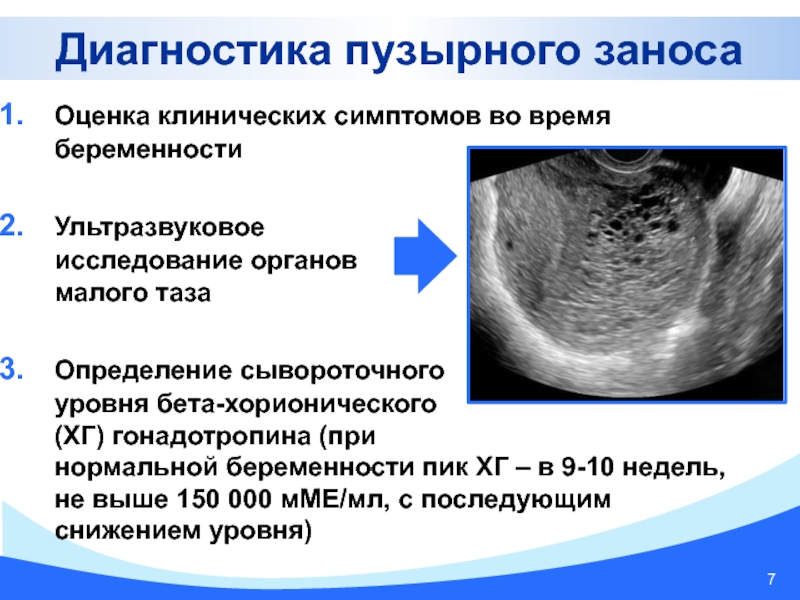 В зависимости от показаний операция может быть проведена стандартным, вагинальным, лапароскопическим или роботизированным путем.
В зависимости от показаний операция может быть проведена стандартным, вагинальным, лапароскопическим или роботизированным путем.
Химиотерапия. Если результаты гистологического анализа опухоли показали наличие атипичных клеток, назначается химиотерапия. При благоприятном прогнозе, как правило, используется монотерапия (одним препаратом). При неблагоприятном прогнозе и признаках инвазии опухоли назначается комбинация химиотерапевтических лекарств. Врачи Ихилов Комплекс обращают внимание на то, что подавляющее большинство случаев пузырного заноса хорошо поддаются лечению.
Лучевая терапия. В крайне редких случаях, когда опухоль успела метастазировать в другие части тела, проводится радиотерапия. Клиника Ихилов Комплекс оснащена современными лучевыми установками, позволяющими минимизировать риск побочных эффектов.
Диагностика пузырного заноса в Израиле
В клинике Ихилов Комплекс есть возможность воспользоваться услугой второе мнение. Она заключается в том, что ваш диагноз и схема лечения может быть пересмотрена независимым экспертом. Второе мнение может понадобиться в том случае, если вы по каким-либо причинам не доверяете врачу, поставившему диагноз. Кроме этого, всегда полезно узнать, какие альтернативные методы лечения вашего заболевания существуют.
Второе мнение может понадобиться в том случае, если вы по каким-либо причинам не доверяете врачу, поставившему диагноз. Кроме этого, всегда полезно узнать, какие альтернативные методы лечения вашего заболевания существуют.
Чтобы получить второе мнение, или просто проконсультироваться с израильским врачом не обязательно тратить деньги на перелет и проживание в чужой стране. Вы можете пообщаться с врачом и задать ему все интересующие вас вопросы в режиме видеоконсультации. Если в ходе беседы выяснится, что вам нужно продолжить лечение в Израиле, первую консультацию врача можно будет не оплачивать.
1 день обследования: встреча с онкогинекологом
На первичном приеме врач изучит предоставленные вами медицинские документы (если они есть), выслушает жалобы, составит анамнез, проведет физикальный осмотр и составит дальнейший план диагностики.
2 день обследования: прохождение диагностических процедур
Если врач подозревает молярную беременность, он назначит анализы крови, один из которых необходим для измерения хорионического гонадотропина человека.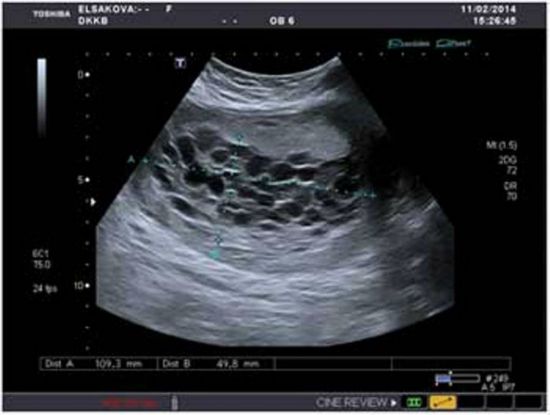 ХГЧ – это гормон, свидетельствующий о наступлении беременности.
ХГЧ – это гормон, свидетельствующий о наступлении беременности.
Вторым наиболее информативным тестом является УЗИ. При стандартном проведении УЗИ высокочастотные звуковые волны направляются на органы таза со стороны брюшной стенки. Но, во время ранней беременности матка и маточные трубы расположены ближе к влагалищу, чем к брюшной стенке, поэтому исследование проводится вагинально.
При подозрении на злокачественный характер патологии, проводятся дополнительные диагностические тесты:
- Рентгенограмма грудной клетки
- КТ или МРТ брюшной полости
- Тесты на свертываемость крови
- Почечные и печеночные пробы
3 день обследования: постановка диагноза и составление терапевтического плана
После получения результатов диагностики ваш лечащий врач соберет медицинский консилиум, на который приглашаются: гинеколог, онколог, хирург, эндокринолог и при необходимости другие специалисты. Совместно они подробно рассмотрят вашу историю болезни, поставят окончательный диагноз и примут решение относительно дальнейших действий.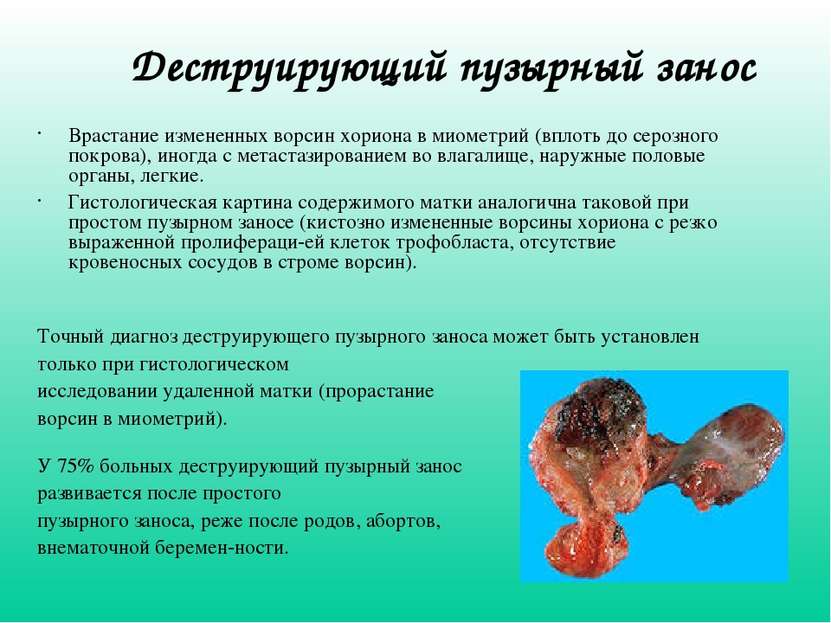
Лечение пузырного заноса в Израиле: цены
Молярная беременность может быть двух форм: полная и частичная. Это существенно влияет на выбор тактики лечения и, соответственно, на его стоимость. Кроме этого, лечение злокачественных новообразований более длительное и сложное. Поэтому предварительную цену терапии можно будет узнать после обследования. Но в целом, стоимость лечения пузырного заноса в Израиле будет на 30-50% ниже, чем в медицинских центрах США и Центральной Европы.
Получить цены
Почему для лечения стоит выбрать Ихилов Комплекс
- Применение высокоточных диагностических методов, позволяющих выявить признаки злокачественного процесса на ранней стадии
- Возможность проведения минимально инвазивных операций
- Квалифицированные врачи, обладающие большим опытом лечения молярной беременности
- Комфортные условия госпитализации
- Персональный помощник, сопровождающий вас на протяжении всего лечения
- 5
- 4
- 3
- 2
- 1
(4 голоса, в среднем: 5 из 5)
Патологии при беременности или что такое молярная беременность
Это патологическое состояние, осложнение беременности, при котором эмбрион либо отсутствует (полная молярная беременность), либо оказывается неполноценным и не развивается (частичная молярная беременность). Другие названия этой патологии – пузырный занос, пузырный моль, хорионаденома.
Другие названия этой патологии – пузырный занос, пузырный моль, хорионаденома.
Почему это происходит?
Пузырный занос может произойти, когда в яйцеклетке отсутствуют материнские хромосомы. Тогда при оплодотворении в ней оказываются только мужские гены. В результате эмбрион не образуется, но плацента растет, причем достаточно быстро, и матка оказывается заполненной аномальными тканями (полный моль). В этом случае на УЗИ эмбриона не видно.
Другой случай – яйцеклетка, нормальная, но она оказывается оплодотворенной сразу двумя сперматозоидами. Это приводит к тому, что клетка содержит три набора хромосом: один – материнский и два – отцовских, то есть 69 вместо 46, как в норме (частичный моль). Такой эмбрион не выживает.
И, наконец, частичный моль может возникнуть, если беременность многоплодная. Тогда, например, один эмбрион растет нормально, а второй оказывается с дефектами
В случае частичного заноса УЗИ показывает присутствие эмбриона.
Кто в зоне риска?
Вообще молярная беременность – осложнение достаточно редкое, по разным данным, оно встречается у 0,06–0,1% женщин.
Фактором риска служит возраст, причем вероятность этой патологии выше как у женщин после 40 лет, так и, наоборот, у совсем молодых, до 20 лет. Это объясняется тем, что с возрастом яйцеклетки повреждаются, а у подростков они могут быть еще недостаточно зрелыми.
Молярная беременность с большей вероятностью может возникнуть у женщины, у которой она уже имела место в прошлом. Причем, если таким осложнением закончилась одна беременность, то риск невелик – 1–2%, а вот когда две беременности оказались пузырным заносом, то вероятность, что и следующая пойдет по тому же сценарию, резко возрастает и достигает 15%.
К рискам молярной беременности относят и многочисленные выкидыши, которыми заканчивались предыдущие беременности.
Некоторые специалисты отмечают в качестве угрозы развития пузырного заноса дефицит витамина А, однако это всего лишь гипотеза.
Как она проявляется?
В первые недели молярная беременность ничем не отличается от нормальной: у женщины прекращаются месячные, нагрубают молочные железы, по утрам возникает тошнота. Однако с течением времени появляются признаки патологии:
- живот растет быстрее, чем при нормальной беременности, так как матка увеличивается больше;
- появляются кровянистые выделения и даже кровотечения, обычно это случается после 6-й недели, выделения могут быть постоянными;
- тошнота усиливается, появляется рвота;
- живот начинает распирать, возникают схваткообразные боли;
- повышается кровяное давление.
Всё это достаточно серьезные симптомы, хотя они не обязательно свидетельствуют о пузырном заносе.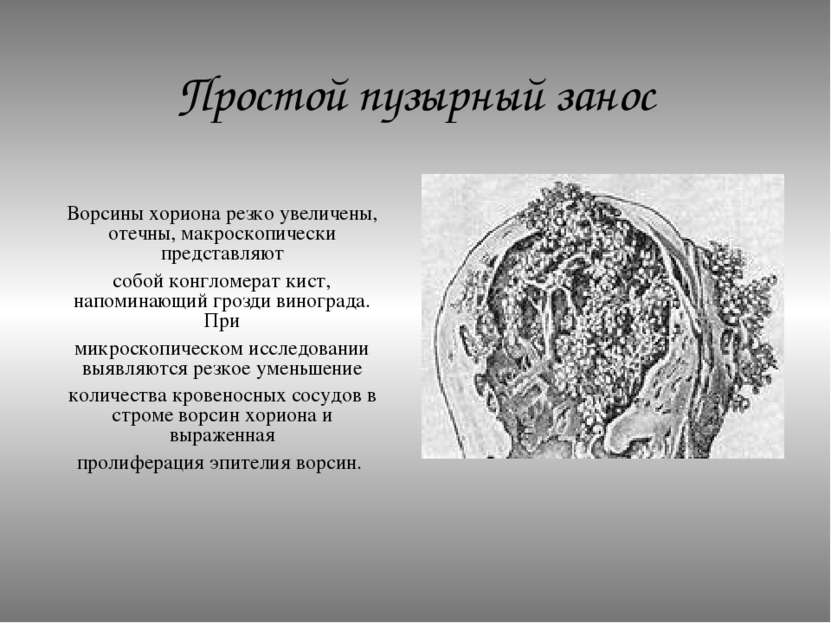 Но к врачу надо обратиться как можно скорее.
Но к врачу надо обратиться как можно скорее.
Как поступают с молярной беременностью?
Единственное, что можно сделать при диагнозе «молярная беременность», – удалить аномальную плаценту и эмбрион (если он имеется). Это выполняется либо выскабливанием ложкой-кюреткой (кюретаж), либо вакуумной аспирацией с помощью насоса.
После этой процедуры необходимо регулярно, раз в месяц, сдавать анализы с тем, чтобы убедиться, что аномальная ткань удалена полностью и не продолжает расти. В противном случае такой рост может привести к образованию опухоли – трофобластической неоплазии, которая может принять как доброкачественный, так и злокачественный характер.
Можно ли забеременеть и родить после молярной беременности?
Да, это вполне возможно. Риск повторного осложнения после первого случая пузырного заноса очень мал. Только с беременностью следует подождать минимум один год, чтобы полностью исключить наличие аномальной ткани, которая может спровоцировать развитие патологии.
Только с беременностью следует подождать минимум один год, чтобы полностью исключить наличие аномальной ткани, которая может спровоцировать развитие патологии.
Женщина думала, что она беременна, но в итоге буквально ‘родила’ раковую опухоль
В возрасте 27 лет Лорен была вне себя от счастья, когда тест на беременность показал положительный результат, однако её счастье обернулось ужасом, когда на седьмой неделе беременности её тело неожиданно покрылось пятнами
Сразу после появления пятен врачи направили Лорен на обследование, которое показало, что женщина переживает так называемую молярную беременность.
Молярная беременность, также известная как пузырный занос — это неудачная беременность, вызывающая аномальный рост ткани плаценты в матке женщины.
Проще говоря, это когда оплодотворённая клетка оказывается с дефектом, в результате чего начинает образовываться плацента с плодом, который не развивается из-за отсутствия необходимых хромосом — полный моль, или же наоборот плод обладает слишком большим количеством хромосом, из-за чего начинает развиваться неправильно и не может выжить — частичный моль.
Оба эти случая сопровождаются аномальным ростом плаценты.
Лорен не повезло столкнуться с одним из этих случаев, но к сожалению, на этом её несчастья не закончились. Позже врачи подтвердили, что её молярная беременность сопровождалась также раковыми клетками. Данная болезнь называется трофобласт и известна также как рак плаценты.
Несмотря на то, что раковая ткань была удалена опухоль продолжала расти с угрожающей скоростью и Лорен пришлось пройти через курс химиотерапии, которая привела к выпадению волос
«Опухоль росла в моём животе словно ребёнок, мой организм воспроизводил те же самые гормоны и все мои тесты не беременность всегда были положительными», — сказала Лорен.
«Я не думала что это может быть рак, но когда у меня открылось кровотечение на седьмой неделе беременности я прошла дополнительное обследование», — продолжила она.
[region:bone:inline_1]
Врачи провели двоёное сканирование живота Лорен, чтобы точно подтвердить диагноз
Что рассказала Лорен:
«Только тогда врачи сказали мне, что это была молярная беременность.
Я даже не знала что это, поэтому они дали мне информационный бюллетень, и чем больше я его читала тем сильнее моё сердце уходило в пятки.»
«Моя опухоль была раковой, поэтому я начала курс щадящей химиотерапии, но опухоль продолжала расти.»
«Это было ужасно и однажды, когда я раскачивала своего сына на качелях в парке, я посмотрела вниз и увидела, что я вся в крови.»
«Меня срочно доставили в больницу, где я прошла 6 циклов высокотоксичной химиотерапии, из-за которой за неделю я потеряла все свои волосы.»
После пяти месяцев лечения, в апреле 2015 года здоровье Лорен стало резко ухудшаться, но обычный поход в туалет обернулся для неё неожиданным сюрпризом:
«У меня были сильные боли в животе, поэтому я встала и вместе с капельницей отправилась в больничный в туалет.»
«Когда я сидела в туалете, то почувствовала, что мне надо что-то вытолкнуть из себя, и это было очень болезненно. После сильной боли я встала, посмотрела в унитаз, и увидела там большую тёмную массу.
«
«Для меня это было огромным облегчением, и я поняла, что это конец. Я была так счастлива, что опухоль наконец вышла из меня.»
Врачи сказали, что следующая беременность Лорен может пройти с осложнениями или женщина и вовсе больше не сможет иметь детей, но в любом случае рекомендовали родителям продолжить попытки не раньше года после избавления от опухоли.
После годовой паузы Лорен смогла забеременеть спустя 3 месяца после возобновления попыток завести малыша
«Во время всей беременности я ужасно боялась того, что она снова окажется молярной, поэтому я не могла наслаждаться чувством вынашивания ребёнка.»
«Во время первого сканирования мы увидели бьющееся сердце, и я не могла перестать плакать, потому что не верила, что это происходит на самом деле.»
«Инди [имя дочери] родилась на 5 недель раньше срока и мне пришлось пройти через экстренное кесарево сечение. Она была совершенной идеальной, и я не могла поверить, что у меня появился второй ребёнок, о котором я так мечтала, потому что не думала, что это когда-нибудь произойдет. «
«
«Я хочу дать людям надежду и сказать, что даже при самом худшем развитии сценария невозможное всё ещё возможно, и в то же время повысить осведомлённость о том, что такое молярная беременность» — закончила Лорен.
Сейчас Инди 10 месяцев и она счастливый и здоровый ребёнок.
Ее тест был положительным, но это оказалась молярная беременность — Мамочки
Все проходило прекрасно до тех пор, пока у женщины не начался страшный токсикоз. Это вызвало подозрения у супругов, ведь первую беременность женщина перенесла очень легко. Когда врачи увидели результаты первого УЗИ, они сообщили семье горькую правду, пишет Marketium.ru.
Вместо ребенка в матке женщины росли множественные опухоли. Этот редкий феномен называется молярная беременность.
Хорионаденома, или молярная беременность, проявляется, когда плацента формируется только из набора хромосом отца, а хромосомы матери отсутствуют. Яйцеклетка оплодотворяется, но при этом она не несет материнских генов, и образование эмбриона становится невозможным. Вместо него в утробе матери развиваются опасные опухоли.
Вместо него в утробе матери развиваются опасные опухоли.
Молярная беременность имеет все симптомы нормальной беременности – отсутствие менструального цикла, нагрубание молочных желез, утренняя тошнота и изменение уровня гормонов.
Однако молярная беременность может сопровождаться другими тревожными симптомами, среди которых:
темно-коричневые или ярко-красные вагинальные кровотечения в первом триместре;
сильный токсикоз и рвота;
вагинальные выделения ткани, которая имеет форму виноградин;
давление или боль в матке.
Грустную историю этой семьи рассказал отец:
“Недавно мы обнаружили, что станем родителями во второй раз! Это была чудесная новость!
Моя жена плохо чувствовала себя большую часть беременности. Это было очень странно, ведь в первый раз у нее не было таких симптомов. На 11 неделе мы сделали первое УЗИ и узнали плохие новости. Ребенка не было. Вместо этого в матке жены были кисты, похожие на виноградины.
Это называется молярная беременность. Мою жену сразу же начали готовить к операции. Поскольку эти опухоли очень опасны, хирург предупредил нас, что, возможно, моей жене придется удалить всю матку.
Мою жену сразу же начали готовить к операции. Поскольку эти опухоли очень опасны, хирург предупредил нас, что, возможно, моей жене придется удалить всю матку.
К счастью, операция прошла успешно, и все детородные органы удалось сохранить.
Хотя в нашей семье не случилось прибавления, я очень благодарен Богу за свою прекрасную жену и сына!”
Что такое молярная беременность?
Молярная беременность — это беременность, в которой при оплодотворении что-то идет не так, что приводит к аномальному развитию плаценты в массу заполненных водой кист, известных как водянка в форме родинки. При полной молярной беременности эмбриональный материал вообще отсутствует, в то время как частичная молярная беременность может включать некоторую эмбриональную ткань. В случае частичной молярной беременности эмбрион нежизнеспособен и никогда не перерастет в ребенка.
Причина молярной беременности не совсем понятна. Некоторые исследователи подозревают, что это связано с ошибками овуляции, недостатком определенных питательных веществ или случайными ошибками, которые происходят при оплодотворении. Приблизительно одна из 1000 беременностей — это молярная беременность, и в большинстве случаев беременность прерывается самопроизвольно. Женщины, безусловно, не должны чувствовать личную ответственность, если они переживают молярную беременность, так как ничего не нужно делать, чтобы предотвратить такие беременности.
Приблизительно одна из 1000 беременностей — это молярная беременность, и в большинстве случаев беременность прерывается самопроизвольно. Женщины, безусловно, не должны чувствовать личную ответственность, если они переживают молярную беременность, так как ничего не нужно делать, чтобы предотвратить такие беременности.
На ранних стадиях молярная беременность может ощущаться как нормальная беременность. Уровень гормонов повышается, и может возникнуть отек живота. Тем не менее, УЗИ покажет, что матка заполнена массой кист, а не развивающимся эмбрионом. Большинство врачей рекомендуют прервать молярную беременность, если она не прерывается самопроизвольно, потому что она может стать раковой, угрожая репродуктивному здоровью в будущем, а также жизни матери. Люди, испытывающие моральные сомнения по поводу прерывания беременности, могут быть уверены, что молярная беременность не представляет возможности для жизнеспособной жизни, и, следовательно, она не эквивалентна нормальной беременности.
Вы также можете услышать молярную беременность, называемую гестационным трофобластическим заболеванием. В очень редких случаях молярная беременность развивается вместе с нормальной беременностью. В этих случаях врач может порекомендовать матери перенести регулярную беременность на срок, предполагая, что родинка разрешится сама в процессе беременности или родов. После родов может потребоваться плановое обследование, чтобы подтвердить, что родинка была полностью исключена.
Хотя молярная беременность не является «настоящей» беременностью, она все же является потерей беременности, и уместно скорбеть после молярной беременности. Женщины с такой беременностью чувствуют себя беременными, с физическими и гормональными изменениями, и может быть неприятно узнать, что беременность была ложной. Большинство врачей рекомендуют сделать перерыв в попытках забеременеть после молярной беременности, чтобы полностью исчезнуть родинка и дать организму отдохнуть.
ДРУГИЕ ЯЗЫКИ
Симптомы, причины, лечение, изображения и многое другое
Беременность наступает после того, как яйцеклетка оплодотворяется и зарывается в матку. Однако иногда эти тонкие начальные этапы могут смешиваться. Когда это происходит, беременность может пойти не так, как должна — и это может быть душераздирающим событием, даже если в этом нет чьей-либо вины.
Однако иногда эти тонкие начальные этапы могут смешиваться. Когда это происходит, беременность может пойти не так, как должна — и это может быть душераздирающим событием, даже если в этом нет чьей-либо вины.
Молярная беременность наступает, когда плацента не развивается нормально. Вместо этого в матке образуется опухоль, из-за которой плацента превращается в массу заполненных жидкостью мешочков, также называемых кистами.Примерно 1 из 1000 беременностей (0,1%) — молярная беременность.
Такая беременность недолговечна, потому что плацента, как правило, вообще не может кормить или вырастить ребенка. В редких случаях это также может быть опасно для здоровья мамы.
Молярная беременность также называется родинкой, пузырным заносом или гестационной трофобластической болезнью. У вас может быть это осложнение беременности, даже если раньше у вас была обычная беременность. И хорошая новость — у вас может быть совершенно нормальная, успешная беременность после молярной беременности.
Есть два вида молярной беременности. У обоих одинаковый результат, поэтому один не лучше и не хуже другого. Оба вида обычно доброкачественные — они не вызывают рака.
Полная родинка возникает, когда в утробе матери растет только плацентарная ткань. Никаких признаков плода.
В частичной родинке есть ткань плаценты и немного ткани плода. Но ткань плода неполная и никогда не сможет превратиться в ребенка.
Вы не можете контролировать, есть ли у вас молярная беременность.Это не вызвано твоими действиями. Молярная беременность может произойти у женщин всех национальностей, возрастов и происхождения.
Иногда это происходит из-за путаницы на генетическом уровне — ДНК. Большинство женщин несут сотни тысяч яиц. Некоторые из них могут формироваться неправильно. Обычно они поглощаются телом и выводят его из строя.
Но иногда несовершенная (пустая) яйцеклетка оплодотворяется спермой. В итоге он получает гены от отца, но не от матери.Это может привести к молярной беременности.
Точно так же несовершенный сперматозоид — или более одного сперматозоида — может оплодотворить хорошую яйцеклетку. Это также может вызвать родинку.
Поделиться на PinterestМолярная беременность также известна как пузырный занос. Хирургическое удаление является основой лечения этого состояния. Источник изображения: Wikimedia
Факторы риска
Существуют некоторые факторы риска молярной беременности. К ним относятся:
- Возраст. Хотя это может случиться с кем угодно, вам может быть больше похоже на молярную беременность, если вы моложе 20 или старше 35 лет.
- История. Если в прошлом у вас была молярная беременность, у вас больше шансов иметь еще одну. (Но опять же — у вас также может быть успешная беременность.)
Поначалу молярная беременность может ощущаться как обычная беременность. Однако у вас, вероятно, появятся определенные признаки и симптомы, указывающие на то, что что-то не так.
- Кровотечение .
 У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).
У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки). - Высокий уровень ХГЧ с сильной тошнотой и рвотой. Гормон ХГЧ производится плацентой. Он вызывает у многих беременных тошноту и рвоту. При молярной беременности ткани плаценты может быть больше, чем обычно. Более высокий уровень ХГЧ может вызвать сильную тошноту и рвоту.
- Тазовая боль и давление. Ткани при молярной беременности растут быстрее, чем должны, особенно во втором триместре.Ваш живот может выглядеть слишком большим для этого раннего срока беременности. Быстрый рост также может вызвать давление и боль.
Ваш врач может также обнаружить другие признаки, например:
Иногда молярная беременность диагностируется, когда вы идете на обычное ультразвуковое исследование беременности. В других случаях ваш врач назначит анализы крови и сканирование, если у вас есть симптомы, которые могут быть вызваны молярной беременностью.
В других случаях ваш врач назначит анализы крови и сканирование, если у вас есть симптомы, которые могут быть вызваны молярной беременностью.
Ультразвуковое исследование таза при молярной беременности обычно показывает скопление кровеносных сосудов и тканей, напоминающее виноград.Ваш врач может также порекомендовать другие методы визуализации, такие как МРТ и КТ, для подтверждения диагноза.
Поделиться на PinterestМолярная беременность, хотя сама по себе не опасна, может перерасти в рак. Источник изображения: Wikimedia
Высокий уровень ХГЧ в крови также может быть признаком молярной беременности. Но некоторые молярные беременности могут не повышать уровень ХГЧ, а высокий ХГЧ также вызван другими стандартными видами беременности, такими как вынашивание близнецов. Другими словами, ваш врач не будет диагностировать молярную беременность только на основании уровня ХГЧ.
Молярная беременность не может перерасти в нормальную, здоровую беременность. Вы должны пройти курс лечения, чтобы предотвратить осложнения.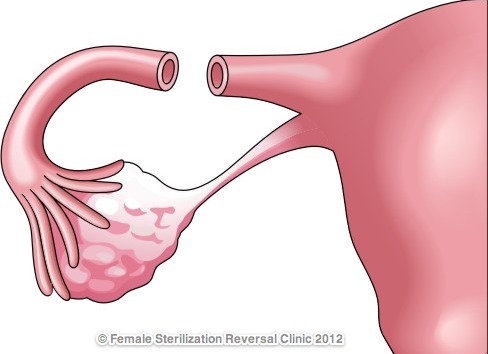 Это может быть действительно очень трудная новость для восприятия после первых радостей этого положительного результата беременности.
Это может быть действительно очень трудная новость для восприятия после первых радостей этого положительного результата беременности.
При правильном лечении вы можете иметь успешную беременность и иметь здорового ребенка.
Ваше лечение может включать в себя одно или несколько из следующих действий:
Дилатация и выскабливание (D&C)
С помощью D&C ваш врач удалит молярную беременность, расширив отверстие в матке (шейку матки) и используя медицинский вакуум для удалить вредные ткани.
Перед проведением этой процедуры вы уснете или почувствуете онемение на месте. Хотя D&C иногда выполняется в амбулаторных условиях в кабинете врача при других состояниях, при молярной беременности это обычно делается в больнице в качестве стационарной операции.
Химиотерапевтические препараты
Если ваша молярная беременность попадает в категорию повышенного риска — из-за возможности рака или из-за того, что вам по какой-либо причине трудно получить надлежащий уход — вы можете пройти курс химиотерапии после D&C. Это более вероятно, если ваш уровень ХГЧ не снизится со временем.
Это более вероятно, если ваш уровень ХГЧ не снизится со временем.
Гистерэктомия
Гистерэктомия — это операция, при которой удаляется вся матка. Если вы не хотите снова забеременеть, вы можете выбрать этот вариант.
Для этой процедуры вы будете спать полностью. Гистерэктомия — это , а не обычное лечение молярной беременности.
RhoGAM
Если у вас резус-отрицательная кровь, вы получите препарат под названием RhoGAM в рамках лечения. Это предотвращает некоторые осложнения, связанные с выработкой антител.Обязательно сообщите своему врачу, если у вас группа крови A-, O-, B- или AB-.
Последующее лечение
После удаления молярной беременности вам потребуются дополнительные анализы крови и наблюдение. Очень важно убедиться, что в вашей матке не осталось коренной ткани.
В редких случаях молярная ткань может отрастать заново и вызывать некоторые виды рака. Ваш врач проверит ваш уровень ХГЧ и проведет сканирование в течение года после лечения.
Лечение на поздних стадиях
Опять же, рак от молярной беременности встречается редко.Большинство из них также хорошо поддаются лечению и имеют выживаемость до 90 процентов. При некоторых видах рака вам может потребоваться химиотерапия и лучевая терапия.
Если вы подозреваете, что беременны, немедленно обратитесь к врачу. Как и во многих случаях, лучший способ предотвратить осложнения молярной беременности — это как можно раньше пройти диагностику и начать лечение.
После лечения обращайтесь к врачу для всех последующих посещений.
Лучше подождать, чтобы снова забеременеть, в течение года после лечения.Это потому, что беременность может маскировать любые редкие, но возможные осложнения после молярной беременности. Но поговорите со своим врачом — ваша ситуация уникальна, как и вы.
Как только вы окажетесь в полной безопасности, для вас, вероятно, будет безопасно снова забеременеть и родить ребенка.
Также известно, что рак и осложнения от молярной беременности очень редки. Фактически, Медицинская школа Университета Пенсильвании рекомендует, чтобы предшествующие молярные беременности или другие факторы риска развития родственных раковых опухолей не учитывались при планировании семьи.
Фактически, Медицинская школа Университета Пенсильвании рекомендует, чтобы предшествующие молярные беременности или другие факторы риска развития родственных раковых опухолей не учитывались при планировании семьи.
Молярная беременность встречается нечасто, но может случиться с женщинами любого возраста и происхождения. Молярная беременность может быть длительным и эмоционально истощающим переживанием.
Лечение и период ожидания также могут сказаться на вашем эмоциональном, психическом и физическом здоровье. Важно найти время, чтобы здоровым образом оплакивать любую потерю беременности.
Спросите своего врача о группах поддержки. Обратитесь к другим женщинам, перенесшим молярную беременность. Терапия и консультации могут помочь вам рассчитывать на здоровую беременность и ребенка в не столь отдаленном будущем.
Симптомы, причины, лечение, изображения и многое другое
Беременность наступает после того, как яйцеклетка оплодотворяется и зарывается в матку. Однако иногда эти тонкие начальные этапы могут смешиваться. Когда это происходит, беременность может пойти не так, как должна — и это может быть душераздирающим событием, даже если в этом нет чьей-либо вины.
Однако иногда эти тонкие начальные этапы могут смешиваться. Когда это происходит, беременность может пойти не так, как должна — и это может быть душераздирающим событием, даже если в этом нет чьей-либо вины.
Молярная беременность наступает, когда плацента не развивается нормально. Вместо этого в матке образуется опухоль, из-за которой плацента превращается в массу заполненных жидкостью мешочков, также называемых кистами.Примерно 1 из 1000 беременностей (0,1%) — молярная беременность.
Такая беременность недолговечна, потому что плацента, как правило, вообще не может кормить или вырастить ребенка. В редких случаях это также может быть опасно для здоровья мамы.
Молярная беременность также называется родинкой, пузырным заносом или гестационной трофобластической болезнью. У вас может быть это осложнение беременности, даже если раньше у вас была обычная беременность. И хорошая новость — у вас может быть совершенно нормальная, успешная беременность после молярной беременности.
Есть два вида молярной беременности. У обоих одинаковый результат, поэтому один не лучше и не хуже другого. Оба вида обычно доброкачественные — они не вызывают рака.
Полная родинка возникает, когда в утробе матери растет только плацентарная ткань. Никаких признаков плода.
В частичной родинке есть ткань плаценты и немного ткани плода. Но ткань плода неполная и никогда не сможет превратиться в ребенка.
Вы не можете контролировать, есть ли у вас молярная беременность.Это не вызвано твоими действиями. Молярная беременность может произойти у женщин всех национальностей, возрастов и происхождения.
Иногда это происходит из-за путаницы на генетическом уровне — ДНК. Большинство женщин несут сотни тысяч яиц. Некоторые из них могут формироваться неправильно. Обычно они поглощаются телом и выводят его из строя.
Но иногда несовершенная (пустая) яйцеклетка оплодотворяется спермой. В итоге он получает гены от отца, но не от матери.Это может привести к молярной беременности.
Точно так же несовершенный сперматозоид — или более одного сперматозоида — может оплодотворить хорошую яйцеклетку. Это также может вызвать родинку.
Поделиться на PinterestМолярная беременность также известна как пузырный занос. Хирургическое удаление является основой лечения этого состояния. Источник изображения: Wikimedia
Факторы риска
Существуют некоторые факторы риска молярной беременности. К ним относятся:
- Возраст. Хотя это может случиться с кем угодно, вам может быть больше похоже на молярную беременность, если вы моложе 20 или старше 35 лет.
- История. Если в прошлом у вас была молярная беременность, у вас больше шансов иметь еще одну. (Но опять же — у вас также может быть успешная беременность.)
Поначалу молярная беременность может ощущаться как обычная беременность. Однако у вас, вероятно, появятся определенные признаки и симптомы, указывающие на то, что что-то не так.
- Кровотечение .
 У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).
У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки). - Высокий уровень ХГЧ с сильной тошнотой и рвотой. Гормон ХГЧ производится плацентой. Он вызывает у многих беременных тошноту и рвоту. При молярной беременности ткани плаценты может быть больше, чем обычно. Более высокий уровень ХГЧ может вызвать сильную тошноту и рвоту.
- Тазовая боль и давление. Ткани при молярной беременности растут быстрее, чем должны, особенно во втором триместре.Ваш живот может выглядеть слишком большим для этого раннего срока беременности. Быстрый рост также может вызвать давление и боль.
Ваш врач может также обнаружить другие признаки, например:
Иногда молярная беременность диагностируется, когда вы идете на обычное ультразвуковое исследование беременности. В других случаях ваш врач назначит анализы крови и сканирование, если у вас есть симптомы, которые могут быть вызваны молярной беременностью.
В других случаях ваш врач назначит анализы крови и сканирование, если у вас есть симптомы, которые могут быть вызваны молярной беременностью.
Ультразвуковое исследование таза при молярной беременности обычно показывает скопление кровеносных сосудов и тканей, напоминающее виноград.Ваш врач может также порекомендовать другие методы визуализации, такие как МРТ и КТ, для подтверждения диагноза.
Поделиться на PinterestМолярная беременность, хотя сама по себе не опасна, может перерасти в рак. Источник изображения: Wikimedia
Высокий уровень ХГЧ в крови также может быть признаком молярной беременности. Но некоторые молярные беременности могут не повышать уровень ХГЧ, а высокий ХГЧ также вызван другими стандартными видами беременности, такими как вынашивание близнецов. Другими словами, ваш врач не будет диагностировать молярную беременность только на основании уровня ХГЧ.
Молярная беременность не может перерасти в нормальную, здоровую беременность. Вы должны пройти курс лечения, чтобы предотвратить осложнения. Это может быть действительно очень трудная новость для восприятия после первых радостей этого положительного результата беременности.
Это может быть действительно очень трудная новость для восприятия после первых радостей этого положительного результата беременности.
При правильном лечении вы можете иметь успешную беременность и иметь здорового ребенка.
Ваше лечение может включать в себя одно или несколько из следующих действий:
Дилатация и выскабливание (D&C)
С помощью D&C ваш врач удалит молярную беременность, расширив отверстие в матке (шейку матки) и используя медицинский вакуум для удалить вредные ткани.
Перед проведением этой процедуры вы уснете или почувствуете онемение на месте. Хотя D&C иногда выполняется в амбулаторных условиях в кабинете врача при других состояниях, при молярной беременности это обычно делается в больнице в качестве стационарной операции.
Химиотерапевтические препараты
Если ваша молярная беременность попадает в категорию повышенного риска — из-за возможности рака или из-за того, что вам по какой-либо причине трудно получить надлежащий уход — вы можете пройти курс химиотерапии после D&C. Это более вероятно, если ваш уровень ХГЧ не снизится со временем.
Это более вероятно, если ваш уровень ХГЧ не снизится со временем.
Гистерэктомия
Гистерэктомия — это операция, при которой удаляется вся матка. Если вы не хотите снова забеременеть, вы можете выбрать этот вариант.
Для этой процедуры вы будете спать полностью. Гистерэктомия — это , а не обычное лечение молярной беременности.
RhoGAM
Если у вас резус-отрицательная кровь, вы получите препарат под названием RhoGAM в рамках лечения. Это предотвращает некоторые осложнения, связанные с выработкой антител.Обязательно сообщите своему врачу, если у вас группа крови A-, O-, B- или AB-.
Последующее лечение
После удаления молярной беременности вам потребуются дополнительные анализы крови и наблюдение. Очень важно убедиться, что в вашей матке не осталось коренной ткани.
В редких случаях молярная ткань может отрастать заново и вызывать некоторые виды рака. Ваш врач проверит ваш уровень ХГЧ и проведет сканирование в течение года после лечения.
Лечение на поздних стадиях
Опять же, рак от молярной беременности встречается редко.Большинство из них также хорошо поддаются лечению и имеют выживаемость до 90 процентов. При некоторых видах рака вам может потребоваться химиотерапия и лучевая терапия.
Если вы подозреваете, что беременны, немедленно обратитесь к врачу. Как и во многих случаях, лучший способ предотвратить осложнения молярной беременности — это как можно раньше пройти диагностику и начать лечение.
После лечения обращайтесь к врачу для всех последующих посещений.
Лучше подождать, чтобы снова забеременеть, в течение года после лечения.Это потому, что беременность может маскировать любые редкие, но возможные осложнения после молярной беременности. Но поговорите со своим врачом — ваша ситуация уникальна, как и вы.
Как только вы окажетесь в полной безопасности, для вас, вероятно, будет безопасно снова забеременеть и родить ребенка.
Также известно, что рак и осложнения от молярной беременности очень редки. Фактически, Медицинская школа Университета Пенсильвании рекомендует, чтобы предшествующие молярные беременности или другие факторы риска развития родственных раковых опухолей не учитывались при планировании семьи.
Фактически, Медицинская школа Университета Пенсильвании рекомендует, чтобы предшествующие молярные беременности или другие факторы риска развития родственных раковых опухолей не учитывались при планировании семьи.
Молярная беременность встречается нечасто, но может случиться с женщинами любого возраста и происхождения. Молярная беременность может быть длительным и эмоционально истощающим переживанием.
Лечение и период ожидания также могут сказаться на вашем эмоциональном, психическом и физическом здоровье. Важно найти время, чтобы здоровым образом оплакивать любую потерю беременности.
Спросите своего врача о группах поддержки. Обратитесь к другим женщинам, перенесшим молярную беременность. Терапия и консультации могут помочь вам рассчитывать на здоровую беременность и ребенка в не столь отдаленном будущем.
Симптомы, причины, лечение, изображения и многое другое
Беременность наступает после того, как яйцеклетка оплодотворяется и зарывается в матку. Однако иногда эти тонкие начальные этапы могут смешиваться. Когда это происходит, беременность может пойти не так, как должна — и это может быть душераздирающим событием, даже если в этом нет чьей-либо вины.
Однако иногда эти тонкие начальные этапы могут смешиваться. Когда это происходит, беременность может пойти не так, как должна — и это может быть душераздирающим событием, даже если в этом нет чьей-либо вины.
Молярная беременность наступает, когда плацента не развивается нормально. Вместо этого в матке образуется опухоль, из-за которой плацента превращается в массу заполненных жидкостью мешочков, также называемых кистами.Примерно 1 из 1000 беременностей (0,1%) — молярная беременность.
Такая беременность недолговечна, потому что плацента, как правило, вообще не может кормить или вырастить ребенка. В редких случаях это также может быть опасно для здоровья мамы.
Молярная беременность также называется родинкой, пузырным заносом или гестационной трофобластической болезнью. У вас может быть это осложнение беременности, даже если раньше у вас была обычная беременность. И хорошая новость — у вас может быть совершенно нормальная, успешная беременность после молярной беременности.
Есть два вида молярной беременности. У обоих одинаковый результат, поэтому один не лучше и не хуже другого. Оба вида обычно доброкачественные — они не вызывают рака.
Полная родинка возникает, когда в утробе матери растет только плацентарная ткань. Никаких признаков плода.
В частичной родинке есть ткань плаценты и немного ткани плода. Но ткань плода неполная и никогда не сможет превратиться в ребенка.
Вы не можете контролировать, есть ли у вас молярная беременность.Это не вызвано твоими действиями. Молярная беременность может произойти у женщин всех национальностей, возрастов и происхождения.
Иногда это происходит из-за путаницы на генетическом уровне — ДНК. Большинство женщин несут сотни тысяч яиц. Некоторые из них могут формироваться неправильно. Обычно они поглощаются телом и выводят его из строя.
Но иногда несовершенная (пустая) яйцеклетка оплодотворяется спермой. В итоге он получает гены от отца, но не от матери.Это может привести к молярной беременности.
Точно так же несовершенный сперматозоид — или более одного сперматозоида — может оплодотворить хорошую яйцеклетку. Это также может вызвать родинку.
Поделиться на PinterestМолярная беременность также известна как пузырный занос. Хирургическое удаление является основой лечения этого состояния. Источник изображения: Wikimedia
Факторы риска
Существуют некоторые факторы риска молярной беременности. К ним относятся:
- Возраст. Хотя это может случиться с кем угодно, вам может быть больше похоже на молярную беременность, если вы моложе 20 или старше 35 лет.
- История. Если в прошлом у вас была молярная беременность, у вас больше шансов иметь еще одну. (Но опять же — у вас также может быть успешная беременность.)
Поначалу молярная беременность может ощущаться как обычная беременность. Однако у вас, вероятно, появятся определенные признаки и симптомы, указывающие на то, что что-то не так.
- Кровотечение .
 У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).
У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки). - Высокий уровень ХГЧ с сильной тошнотой и рвотой. Гормон ХГЧ производится плацентой. Он вызывает у многих беременных тошноту и рвоту. При молярной беременности ткани плаценты может быть больше, чем обычно. Более высокий уровень ХГЧ может вызвать сильную тошноту и рвоту.
- Тазовая боль и давление. Ткани при молярной беременности растут быстрее, чем должны, особенно во втором триместре.Ваш живот может выглядеть слишком большим для этого раннего срока беременности. Быстрый рост также может вызвать давление и боль.
Ваш врач может также обнаружить другие признаки, например:
Иногда молярная беременность диагностируется, когда вы идете на обычное ультразвуковое исследование беременности. В других случаях ваш врач назначит анализы крови и сканирование, если у вас есть симптомы, которые могут быть вызваны молярной беременностью.
В других случаях ваш врач назначит анализы крови и сканирование, если у вас есть симптомы, которые могут быть вызваны молярной беременностью.
Ультразвуковое исследование таза при молярной беременности обычно показывает скопление кровеносных сосудов и тканей, напоминающее виноград.Ваш врач может также порекомендовать другие методы визуализации, такие как МРТ и КТ, для подтверждения диагноза.
Поделиться на PinterestМолярная беременность, хотя сама по себе не опасна, может перерасти в рак. Источник изображения: Wikimedia
Высокий уровень ХГЧ в крови также может быть признаком молярной беременности. Но некоторые молярные беременности могут не повышать уровень ХГЧ, а высокий ХГЧ также вызван другими стандартными видами беременности, такими как вынашивание близнецов. Другими словами, ваш врач не будет диагностировать молярную беременность только на основании уровня ХГЧ.
Молярная беременность не может перерасти в нормальную, здоровую беременность. Вы должны пройти курс лечения, чтобы предотвратить осложнения. Это может быть действительно очень трудная новость для восприятия после первых радостей этого положительного результата беременности.
Это может быть действительно очень трудная новость для восприятия после первых радостей этого положительного результата беременности.
При правильном лечении вы можете иметь успешную беременность и иметь здорового ребенка.
Ваше лечение может включать в себя одно или несколько из следующих действий:
Дилатация и выскабливание (D&C)
С помощью D&C ваш врач удалит молярную беременность, расширив отверстие в матке (шейку матки) и используя медицинский вакуум для удалить вредные ткани.
Перед проведением этой процедуры вы уснете или почувствуете онемение на месте. Хотя D&C иногда выполняется в амбулаторных условиях в кабинете врача при других состояниях, при молярной беременности это обычно делается в больнице в качестве стационарной операции.
Химиотерапевтические препараты
Если ваша молярная беременность попадает в категорию повышенного риска — из-за возможности рака или из-за того, что вам по какой-либо причине трудно получить надлежащий уход — вы можете пройти курс химиотерапии после D&C. Это более вероятно, если ваш уровень ХГЧ не снизится со временем.
Это более вероятно, если ваш уровень ХГЧ не снизится со временем.
Гистерэктомия
Гистерэктомия — это операция, при которой удаляется вся матка. Если вы не хотите снова забеременеть, вы можете выбрать этот вариант.
Для этой процедуры вы будете спать полностью. Гистерэктомия — это , а не обычное лечение молярной беременности.
RhoGAM
Если у вас резус-отрицательная кровь, вы получите препарат под названием RhoGAM в рамках лечения. Это предотвращает некоторые осложнения, связанные с выработкой антител.Обязательно сообщите своему врачу, если у вас группа крови A-, O-, B- или AB-.
Последующее лечение
После удаления молярной беременности вам потребуются дополнительные анализы крови и наблюдение. Очень важно убедиться, что в вашей матке не осталось коренной ткани.
В редких случаях молярная ткань может отрастать заново и вызывать некоторые виды рака. Ваш врач проверит ваш уровень ХГЧ и проведет сканирование в течение года после лечения.
Лечение на поздних стадиях
Опять же, рак от молярной беременности встречается редко.Большинство из них также хорошо поддаются лечению и имеют выживаемость до 90 процентов. При некоторых видах рака вам может потребоваться химиотерапия и лучевая терапия.
Если вы подозреваете, что беременны, немедленно обратитесь к врачу. Как и во многих случаях, лучший способ предотвратить осложнения молярной беременности — это как можно раньше пройти диагностику и начать лечение.
После лечения обращайтесь к врачу для всех последующих посещений.
Лучше подождать, чтобы снова забеременеть, в течение года после лечения.Это потому, что беременность может маскировать любые редкие, но возможные осложнения после молярной беременности. Но поговорите со своим врачом — ваша ситуация уникальна, как и вы.
Как только вы окажетесь в полной безопасности, для вас, вероятно, будет безопасно снова забеременеть и родить ребенка.
Также известно, что рак и осложнения от молярной беременности очень редки.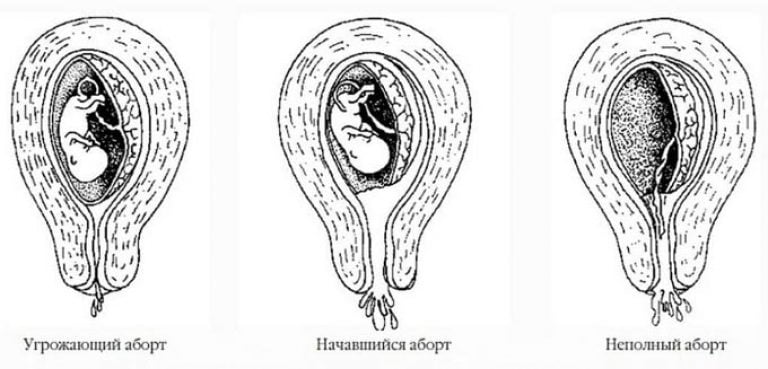 Фактически, Медицинская школа Университета Пенсильвании рекомендует, чтобы предшествующие молярные беременности или другие факторы риска развития родственных раковых опухолей не учитывались при планировании семьи.
Фактически, Медицинская школа Университета Пенсильвании рекомендует, чтобы предшествующие молярные беременности или другие факторы риска развития родственных раковых опухолей не учитывались при планировании семьи.
Молярная беременность встречается нечасто, но может случиться с женщинами любого возраста и происхождения. Молярная беременность может быть длительным и эмоционально истощающим переживанием.
Лечение и период ожидания также могут сказаться на вашем эмоциональном, психическом и физическом здоровье. Важно найти время, чтобы здоровым образом оплакивать любую потерю беременности.
Спросите своего врача о группах поддержки. Обратитесь к другим женщинам, перенесшим молярную беременность. Терапия и консультации могут помочь вам рассчитывать на здоровую беременность и ребенка в не столь отдаленном будущем.
Симптомы, причины, лечение, изображения и многое другое
Беременность наступает после того, как яйцеклетка оплодотворяется и зарывается в матку. Однако иногда эти тонкие начальные этапы могут смешиваться. Когда это происходит, беременность может пойти не так, как должна — и это может быть душераздирающим событием, даже если в этом нет чьей-либо вины.
Однако иногда эти тонкие начальные этапы могут смешиваться. Когда это происходит, беременность может пойти не так, как должна — и это может быть душераздирающим событием, даже если в этом нет чьей-либо вины.
Молярная беременность наступает, когда плацента не развивается нормально. Вместо этого в матке образуется опухоль, из-за которой плацента превращается в массу заполненных жидкостью мешочков, также называемых кистами.Примерно 1 из 1000 беременностей (0,1%) — молярная беременность.
Такая беременность недолговечна, потому что плацента, как правило, вообще не может кормить или вырастить ребенка. В редких случаях это также может быть опасно для здоровья мамы.
Молярная беременность также называется родинкой, пузырным заносом или гестационной трофобластической болезнью. У вас может быть это осложнение беременности, даже если раньше у вас была обычная беременность. И хорошая новость — у вас может быть совершенно нормальная, успешная беременность после молярной беременности.
Есть два вида молярной беременности. У обоих одинаковый результат, поэтому один не лучше и не хуже другого. Оба вида обычно доброкачественные — они не вызывают рака.
Полная родинка возникает, когда в утробе матери растет только плацентарная ткань. Никаких признаков плода.
В частичной родинке есть ткань плаценты и немного ткани плода. Но ткань плода неполная и никогда не сможет превратиться в ребенка.
Вы не можете контролировать, есть ли у вас молярная беременность.Это не вызвано твоими действиями. Молярная беременность может произойти у женщин всех национальностей, возрастов и происхождения.
Иногда это происходит из-за путаницы на генетическом уровне — ДНК. Большинство женщин несут сотни тысяч яиц. Некоторые из них могут формироваться неправильно. Обычно они поглощаются телом и выводят его из строя.
Но иногда несовершенная (пустая) яйцеклетка оплодотворяется спермой. В итоге он получает гены от отца, но не от матери.Это может привести к молярной беременности.
Точно так же несовершенный сперматозоид — или более одного сперматозоида — может оплодотворить хорошую яйцеклетку. Это также может вызвать родинку.
Поделиться на PinterestМолярная беременность также известна как пузырный занос. Хирургическое удаление является основой лечения этого состояния. Источник изображения: Wikimedia
Факторы риска
Существуют некоторые факторы риска молярной беременности. К ним относятся:
- Возраст. Хотя это может случиться с кем угодно, вам может быть больше похоже на молярную беременность, если вы моложе 20 или старше 35 лет.
- История. Если в прошлом у вас была молярная беременность, у вас больше шансов иметь еще одну. (Но опять же — у вас также может быть успешная беременность.)
Поначалу молярная беременность может ощущаться как обычная беременность. Однако у вас, вероятно, появятся определенные признаки и симптомы, указывающие на то, что что-то не так.
- Кровотечение .
 У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).
У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки). - Высокий уровень ХГЧ с сильной тошнотой и рвотой. Гормон ХГЧ производится плацентой. Он вызывает у многих беременных тошноту и рвоту. При молярной беременности ткани плаценты может быть больше, чем обычно. Более высокий уровень ХГЧ может вызвать сильную тошноту и рвоту.
- Тазовая боль и давление. Ткани при молярной беременности растут быстрее, чем должны, особенно во втором триместре.Ваш живот может выглядеть слишком большим для этого раннего срока беременности. Быстрый рост также может вызвать давление и боль.
Ваш врач может также обнаружить другие признаки, например:
Иногда молярная беременность диагностируется, когда вы идете на обычное ультразвуковое исследование беременности.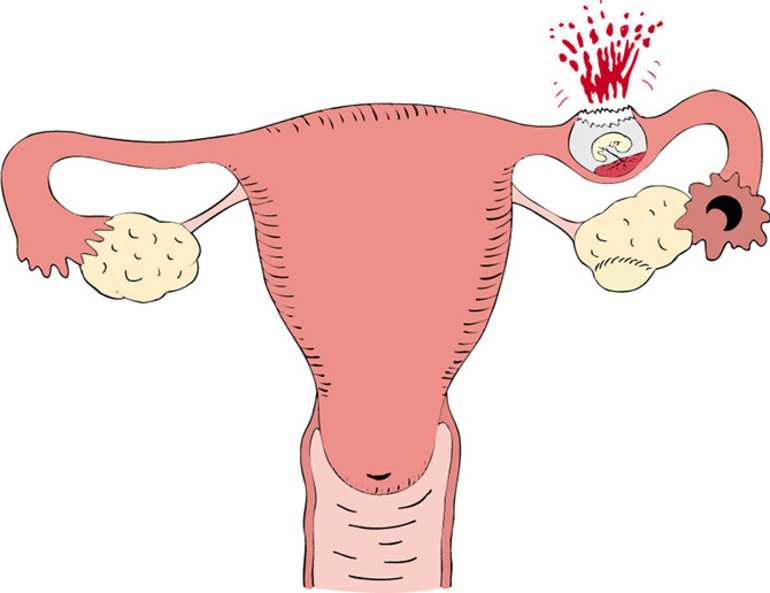 В других случаях ваш врач назначит анализы крови и сканирование, если у вас есть симптомы, которые могут быть вызваны молярной беременностью.
В других случаях ваш врач назначит анализы крови и сканирование, если у вас есть симптомы, которые могут быть вызваны молярной беременностью.
Ультразвуковое исследование таза при молярной беременности обычно показывает скопление кровеносных сосудов и тканей, напоминающее виноград.Ваш врач может также порекомендовать другие методы визуализации, такие как МРТ и КТ, для подтверждения диагноза.
Поделиться на PinterestМолярная беременность, хотя сама по себе не опасна, может перерасти в рак. Источник изображения: Wikimedia
Высокий уровень ХГЧ в крови также может быть признаком молярной беременности. Но некоторые молярные беременности могут не повышать уровень ХГЧ, а высокий ХГЧ также вызван другими стандартными видами беременности, такими как вынашивание близнецов. Другими словами, ваш врач не будет диагностировать молярную беременность только на основании уровня ХГЧ.
Молярная беременность не может перерасти в нормальную, здоровую беременность. Вы должны пройти курс лечения, чтобы предотвратить осложнения. Это может быть действительно очень трудная новость для восприятия после первых радостей этого положительного результата беременности.
Это может быть действительно очень трудная новость для восприятия после первых радостей этого положительного результата беременности.
При правильном лечении вы можете иметь успешную беременность и иметь здорового ребенка.
Ваше лечение может включать в себя одно или несколько из следующих действий:
Дилатация и выскабливание (D&C)
С помощью D&C ваш врач удалит молярную беременность, расширив отверстие в матке (шейку матки) и используя медицинский вакуум для удалить вредные ткани.
Перед проведением этой процедуры вы уснете или почувствуете онемение на месте. Хотя D&C иногда выполняется в амбулаторных условиях в кабинете врача при других состояниях, при молярной беременности это обычно делается в больнице в качестве стационарной операции.
Химиотерапевтические препараты
Если ваша молярная беременность попадает в категорию повышенного риска — из-за возможности рака или из-за того, что вам по какой-либо причине трудно получить надлежащий уход — вы можете пройти курс химиотерапии после D&C.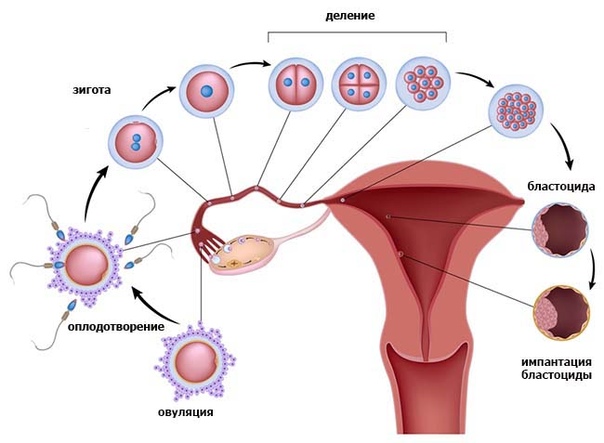 Это более вероятно, если ваш уровень ХГЧ не снизится со временем.
Это более вероятно, если ваш уровень ХГЧ не снизится со временем.
Гистерэктомия
Гистерэктомия — это операция, при которой удаляется вся матка. Если вы не хотите снова забеременеть, вы можете выбрать этот вариант.
Для этой процедуры вы будете спать полностью. Гистерэктомия — это , а не обычное лечение молярной беременности.
RhoGAM
Если у вас резус-отрицательная кровь, вы получите препарат под названием RhoGAM в рамках лечения. Это предотвращает некоторые осложнения, связанные с выработкой антител.Обязательно сообщите своему врачу, если у вас группа крови A-, O-, B- или AB-.
Последующее лечение
После удаления молярной беременности вам потребуются дополнительные анализы крови и наблюдение. Очень важно убедиться, что в вашей матке не осталось коренной ткани.
В редких случаях молярная ткань может отрастать заново и вызывать некоторые виды рака. Ваш врач проверит ваш уровень ХГЧ и проведет сканирование в течение года после лечения.
Лечение на поздних стадиях
Опять же, рак от молярной беременности встречается редко.Большинство из них также хорошо поддаются лечению и имеют выживаемость до 90 процентов. При некоторых видах рака вам может потребоваться химиотерапия и лучевая терапия.
Если вы подозреваете, что беременны, немедленно обратитесь к врачу. Как и во многих случаях, лучший способ предотвратить осложнения молярной беременности — это как можно раньше пройти диагностику и начать лечение.
После лечения обращайтесь к врачу для всех последующих посещений.
Лучше подождать, чтобы снова забеременеть, в течение года после лечения.Это потому, что беременность может маскировать любые редкие, но возможные осложнения после молярной беременности. Но поговорите со своим врачом — ваша ситуация уникальна, как и вы.
Как только вы окажетесь в полной безопасности, для вас, вероятно, будет безопасно снова забеременеть и родить ребенка.
Также известно, что рак и осложнения от молярной беременности очень редки.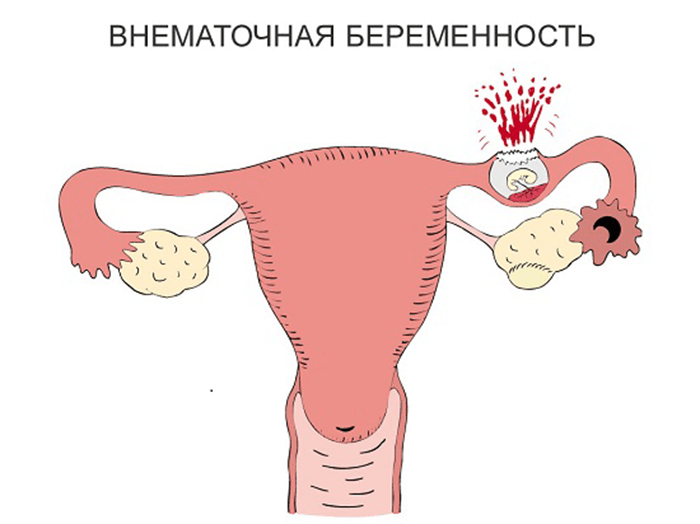 Фактически, Медицинская школа Университета Пенсильвании рекомендует, чтобы предшествующие молярные беременности или другие факторы риска развития родственных раковых опухолей не учитывались при планировании семьи.
Фактически, Медицинская школа Университета Пенсильвании рекомендует, чтобы предшествующие молярные беременности или другие факторы риска развития родственных раковых опухолей не учитывались при планировании семьи.
Молярная беременность встречается нечасто, но может случиться с женщинами любого возраста и происхождения. Молярная беременность может быть длительным и эмоционально истощающим переживанием.
Лечение и период ожидания также могут сказаться на вашем эмоциональном, психическом и физическом здоровье. Важно найти время, чтобы здоровым образом оплакивать любую потерю беременности.
Спросите своего врача о группах поддержки. Обратитесь к другим женщинам, перенесшим молярную беременность. Терапия и консультации могут помочь вам рассчитывать на здоровую беременность и ребенка в не столь отдаленном будущем.
Определение, симптомы, признаки, причины, лечение
Что такое молярная беременность?
Молярная беременность (также известная как пузырный занос) — это тип гестационной трофобластической болезни (GTD). Этот тип потери беременности вызван хромосомными отклонениями во время зачатия, которые приводят к аномальному разрастанию плацентарной ткани. По сути, это происходит, когда яйцеклетка оплодотворяется, но вместо того, чтобы развиваться в плод, развивается масса заполненных жидкостью клеток.
Этот тип потери беременности вызван хромосомными отклонениями во время зачатия, которые приводят к аномальному разрастанию плацентарной ткани. По сути, это происходит, когда яйцеклетка оплодотворяется, но вместо того, чтобы развиваться в плод, развивается масса заполненных жидкостью клеток.
За исключением очень редких случаев, молярная беременность не может быть доношенной и не включает жизнеспособный (дееспособный) плод.Молярная беременность обычно не является злокачественной, но в некоторых случаях ткань становится злокачественной.
Молярная беременность может иметь страшные осложнения для здоровья, требующие месяцев предупредительного наблюдения после лечения, которое обычно включает дилатацию и выскабливание (D&C) — процедуру удаления продуктов зачатия ткани из матки. После лечения большинство молярных беременностей проходят без дальнейших осложнений, но есть потенциал для длительных побочных эффектов.
Возможные побочные эффекты
Примерно у 20% женщин, перенесших молярную беременность, разовьется одна из двух серьезных проблем: инвазивная родинка или хориокарцинома. Эти состояния чаще возникают после полных молярных беременностей, чем после частичных молярных беременностей (эти два типа молярных беременностей подробно описаны ниже). Только от 2% до 4% частичных родинок разовьются в любом состоянии.
Эти состояния чаще возникают после полных молярных беременностей, чем после частичных молярных беременностей (эти два типа молярных беременностей подробно описаны ниже). Только от 2% до 4% частичных родинок разовьются в любом состоянии.
Инвазивные родинки встречаются чаще, чем хориокарцинома, и возникают, когда родинки прорастают в мышечный слой матки.
Риск развития инвазивных родинок увеличивается, чем дольше длится беременность без лечения, и они могут развиться до или после хирургического вмешательства.Инвазивные родинки в основном возникают после молярных беременностей, но иногда развиваются после выкидыша или доношенных родов.
Хориокарцинома — это тип рака, который может развиваться на участке плаценты и распространяться по всему телу. Опухоли растут из клеток, которые обычно развиваются в плаценту. Этот быстрорастущий рак, хотя и серьезен, почти всегда поддается лечению с помощью химиотерапии.
Факторы риска
Несколько факторов риска, такие как предыдущая молярная беременность или преклонный возраст матери, могут увеличить ваши шансы на молярную беременность. Однако, как и в случае других выкидышей, молярная беременность может протекать без каких-либо факторов риска.
Однако, как и в случае других выкидышей, молярная беременность может протекать без каких-либо факторов риска.
К известным факторам риска молярной беременности относятся следующие:
- Возраст матери моложе 20 или старше 35 лет, риск повышается по мере того, как мать старше на момент зачатия
- Плохое питание (в частности, низкое потребление диетического каротина, который содержится в апельсиновых фруктах и овощах, таких как морковь, абрикосы и сладости). картофель и животный жир)
- Предыдущая молярная беременность (примерно у одного из 100 будет повторная молярная беременность)
- Предыдущий выкидыш
Частота встречаемости значительно различается по всему миру, причем в некоторых странах (особенно в Азии) заболеваемость намного выше, чем в других.В Северной Америке пузырно-заносные родинки встречаются примерно от 0,6 до 1,1 из 1000 беременностей, тогда как исследования в Юго-Восточной Азии и Японии показали, что их частота достигает 2 из 1000.
Считается, что различия в моделях заболеваемости в первую очередь связаны с питанием и другими социально-экономическими факторами. Например, в Корее уровень молярной беременности снизился с 4,4 на 1000 беременностей в 1960-х годах до примерно 1,6 на 1000 в 1990-х годах. Это изменение связано с одновременным улучшением питания и условий жизни населения в целом.Взаимодействие с другими людьми
Симптомы
У некоторых женщин с молярной беременностью наблюдаются симптомы, а у других нет никаких специфических симптомов. Часто беременные женщины не знают, что с их беременностью что-то не так, пока молярная беременность не будет обнаружена на приеме у дородового врача.
Диагностические признаки, указывающие на молярную беременность, могут включать более высокие, чем в среднем, уровни гормона хорионического гонадотропина (ХГЧ) человека (гормон беременности, проверяемый в тестах на беременность), увеличенные яичники и матку, кисты плаценты (маленькие мешочки, заполненные жидкостью), которые образуют виноградные скопления, видимые с помощью УЗИ, кисты яичников и преэклампсии на ранней стадии.
Симптомы молярной беременности включают следующее:
- Анемия
- Высокое кровяное давление
- Гипертиреоз
- Отсутствие сердцебиения или движений плода
- Тазовое давление или дискомфорт
- Размер матки слишком велик или слишком мал для гестационного возраста
- Вагинальное кровотечение
- Вагинальный отрыв, похожий на виноградный кисты
- Рвота или тошнота
Вагинальное кровотечение и тошнота чаще всего возникают при молярной беременности, но эти симптомы могут также возникать при нормальной беременности или типичных выкидышах.Кроме того, молярная беременность может вызвать опухоль в области живота, но женщины с нормальной беременностью также могут «проявиться» раньше.
Диагноз
Большинство молярных беременностей диагностируются в первом триместре. Это состояние может быть обнаружено, когда сердцебиение не обнаруживается к 12 неделям, но это также может быть верно и в случае пропущенных выкидышей. Диагноз обычно подтверждается ультразвуком, который выявляет отсутствие здорового эмбриона и аномальную плаценту на его месте, напоминающую гроздь винограда.
Диагноз обычно подтверждается ультразвуком, который выявляет отсутствие здорового эмбриона и аномальную плаценту на его месте, напоминающую гроздь винограда.
Причины
Молярная беременность вызывается хромосомными аномалиями яйцеклетки и / или сперматозоидов и возникающим в результате эмбрионом, которые нарушают его развитие. У здорового эмбриона есть один набор хромосом (или генетический материал) от каждого родителя. При молярной беременности генетический материал несовершенен или отсутствует, что приводит к росту опухоли в матке вместо здорового эмбриона и плаценты.
Типы
Молярные беременности делятся на две категории: полные и частичные пузырно-заносные родинки.Аномальный рост ткани происходит из-за того, что один или два сперматозоида оплодотворяют яйцеклетку, не содержащую генетического материала (полная молярная беременность), или яйцеклетка нормальная, но две сперматозоиды оплодотворяют одну и ту же яйцеклетку, в результате чего образуются два набора хромосом отца. В любом случае жизнеспособный плод не развивается.
В любом случае жизнеспособный плод не развивается.
Хотя частичная молярная беременность может содержать некоторую ткань плода, она часто смешивается с аномальной тканью. Кроме того, аномальная плацента не может поддерживать беременность, а хромосомные аномалии эмбриона несовместимы с жизнью, за исключением очень редких случаев.Полная молярная беременность не приведет к развитию узнаваемого плода.
Частичные родинки гораздо реже становятся злокачественными, чем полные.
Лечение
В некоторых случаях молярная беременность заканчивается выкидышем без вмешательства, но если врачи обнаруживают молярную беременность с помощью УЗИ, они обычно рекомендуют D&C или лекарства, чтобы снизить риск дальнейших осложнений. Операция обычно позволяет удалить наиболее полные и частичные родинки. Однако примерно в 20% случаев часть аномальной ткани остается, что может вызвать стойкое гестационное трофобластическое заболевание.Взаимодействие с другими людьми
Стойкая гестационная трофобластическая болезнь — это когда молярная беременность перерастает в инвазивные родинки или хориокарциному. В этих случаях опухоли продолжают расти из аномальной плацентарной ткани. Химиотерапия может использоваться для уменьшения роста тканей. Если патологическая ткань прорастает через стенку матки, может возникнуть тяжелое, иногда опасное для жизни кровотечение.
В этих случаях опухоли продолжают расти из аномальной плацентарной ткани. Химиотерапия может использоваться для уменьшения роста тканей. Если патологическая ткань прорастает через стенку матки, может возникнуть тяжелое, иногда опасное для жизни кровотечение.
В редких случаях молярная беременность может произойти при зачатии двойней с пузырным заносом наряду с другой жизнеспособной беременностью.В этих случаях продолжение беременности может представлять серьезный риск для здоровья матери. Фактически, существует значительный риск развития стойкой гестационной трофобластической болезни, и многие предпочитают прерывание беременности.
При отсутствии лечения молярная беременность может иметь серьезные неблагоприятные последствия для матери, включая разрыв матки.
Однако, поскольку рутинное пренатальное ультразвуковое исследование и другие диагностические методы стали обычным явлением, большинство молярных беременностей выявляются и лечатся на достаточно ранних сроках беременности, чтобы избежать опасных осложнений, которые чаще возникали в прошлом, когда заболевание с большей вероятностью прогрессировало незамеченным во втором триместре.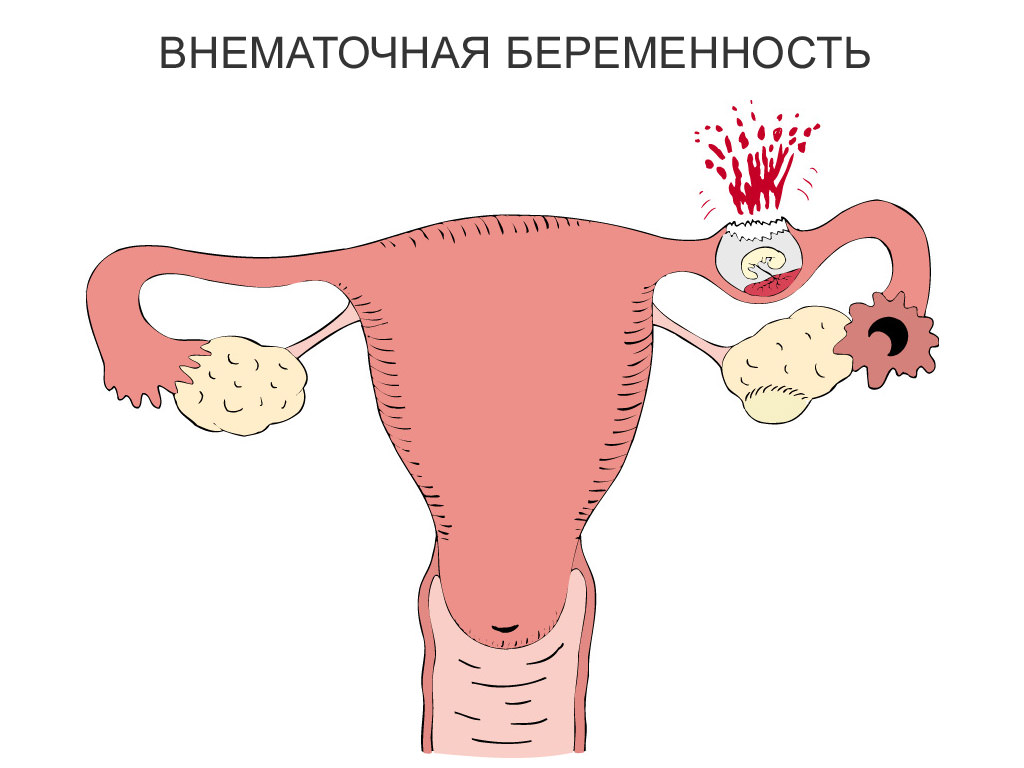 Взаимодействие с другими людьми
Взаимодействие с другими людьми
Медицинское наблюдение
Из-за риска развития инвазивной родинки или хориокарциномы врачи рекомендуют наблюдать за женщинами, перенесшими молярную беременность, в течение нескольких месяцев. Лечение обычно включает еженедельные или ежемесячные анализы крови на ХГЧ. Если уровень ХГЧ не снижается после потери беременности или снова начинает расти, это может быть признаком стойкого ГТД. Мониторинг обычно длится от полугода до года.
Если у женщины три последовательных отрицательных результата анализа крови на ХГЧ, скорее всего, они вне опасной зоны.Некоторые врачи менее агрессивны в отношении наблюдения за женщинами, перенесшими частичную молярную беременность, потому что вероятность осложнений ниже.
Копинг
Эмоциональное восстановление после молярной беременности может быть таким же трудным, как и физическое. Преодоление этого тяжелого исхода беременности может включать те же стадии горя, что и другие выкидыши, но, как и внематочная беременность (другое потенциально опасное состояние), горе от молярной беременности может быть как облегчением от того, что состояние было обнаружено, так и горем по поводу потери ожидаемый ребенок.
Вы можете услышать комментарии типа «по крайней мере, они его вовремя поймали» или «по крайней мере, это был не настоящий ребенок», но грустить и горевать — это совершенно нормально. Будьте терпеливы по отношению к себе, поскольку у вас есть время, необходимое для восстановления. Рассмотрите возможность поиска групп поддержки и других ресурсов, которые помогут вам пройти через этот процесс по мере необходимости.
Снова забеременеть
Точные рекомендации различаются, но врачи обычно советуют подождать не менее шести месяцев, чтобы попытаться снова забеременеть после молярной беременности.Этому совету всегда нужно следовать, и он имеет четкое медицинское обоснование.
Почему? Повышение уровня ХГЧ может быть первым признаком инвазивных родинок или хориокарциномы. Оба состояния хорошо поддаются лечению при обнаружении. Новая беременность также может вызвать повышение уровня ХГЧ, и если это произойдет, врачи не смогут определить, был ли рост ХГЧ результатом новой беременности или потенциально злокачественным заболеванием.
Поскольку лечение инвазивных родинок и хориокарциномы может включать химиотерапию, следует избегать беременности, пока врачи не будут уверены, что необходимости в химиотерапии не возникнет.
Слово Verywell
Хотя молярная беременность может быть душераздирающей, есть большая вероятность, что вы снова сможете забеременеть и в следующий раз будете иметь здоровую беременность. Тем не менее, от 1% до 2% женщин, у которых была молярная беременность, будут иметь еще одну, поэтому ваш врач может захотеть проконтролировать раннее ультразвуковое исследование и анализы крови на ХГЧ при следующей беременности, чтобы исключить повторную молярную беременность.
Информация и поддержка при молярной беременности
Молярная беременность может быть травмирующим событием.Постарайтесь помнить, что молярная беременность не вызвана чем-либо, что вы (или отец ребенка) сделали или не сделали. При необходимости доступна поддержка.
«Две самые важные вещи — это не винить себя и не терять надежду.
Поговорите о своих чувствах и эмоциях со своим партнером и попытайтесь связаться с другими людьми в вашем районе, которые испытали то, что вы переживаете. Вы никогда не одиноки ».
Сью
Существует два основных типа молярной беременности.К сожалению, ни один из типов беременности не может выжить.
Родинка полная
Полные родинки обычно возникают, когда один сперматозоид оплодотворяет «пустую» яйцеклетку, внутри которой нет генетического материала матери. Из-за этого плод не развивается.
Неполная родинка
Частичные родинки возникают, когда нормальную яйцеклетку оплодотворяют двумя сперматозоидами. При частичной родинке обычно есть первые признаки плода, но они не перерастут в ребенка.
Что вызывает молярную беременность?
Мы точно не знаем, что вызывает молярную беременность, но есть факторы, повышающие риск.Опять же, постарайтесь помнить, что молярная беременность не вызвана чем-либо, что вы (или отец ребенка) сделали или не сделали.
Возраст
Молярная беременность чаще встречается у женщин-подростков и женщин старше 45 лет.
Этническая принадлежность
Молярная беременность примерно в два раза чаще встречается у женщин азиатского происхождения.
Предыдущая молярная беременность
Если у вас раньше была молярная беременность, ваш шанс на повторную беременность составляет примерно 1 из 80, по сравнению с 1 из 600 для женщин, у которых ее раньше не было.Если у вас было 2 или более молярных беременностей, ваш риск иметь еще одну составляет примерно 1 из 5.
Низкое потребление каротина (форма витамина А) и фолиевой кислоты
Женщины, которые не получают достаточного количества этих витаминов, чаще имеют полную молярную беременность.
Однако вам не следует принимать какие-либо добавки, содержащие витамин A. Большое количество витамина A может нанести вред вашему будущему ребенку. Лучшее, что вы можете сделать, чтобы получать все необходимые витамины и минералы, — это придерживаться здоровой и сбалансированной диеты.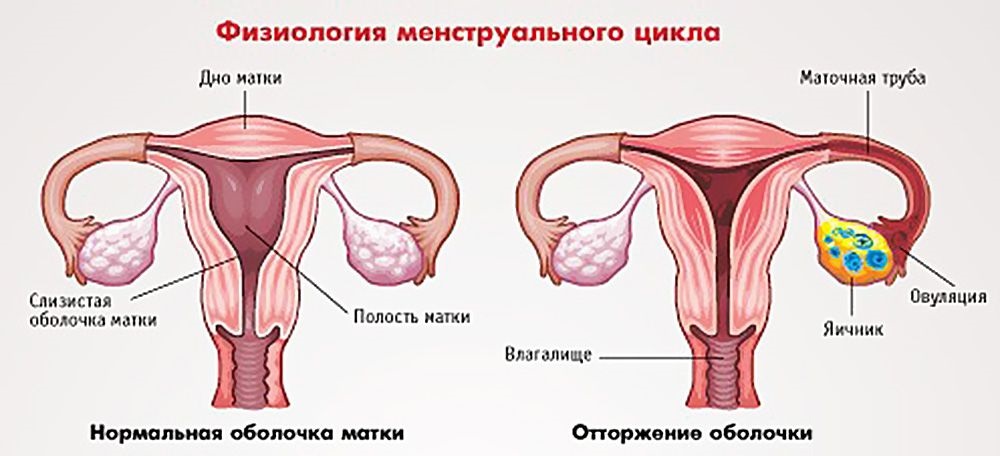 Узнайте больше о советах по диете до беременности.
Узнайте больше о советах по диете до беременности.
Фолиевая кислота — это витамин (B9). Он содержится в определенных продуктах питания, а также может приниматься в виде таблеток. Лучше всего принимать таблетки фолиевой кислоты в течение двух-трех месяцев до беременности и в течение первых 12 недель беременности. Это наилучшая защита вашего будущего ребенка от дефектов нервной трубки, таких как расщелина позвоночника.
Узнайте больше о фолиевой кислоте при беременности.
Каковы симптомы молярной беременности?
Часто симптомы молярной беременности отсутствуют.Это может быть диагностировано только во время обычного ультразвукового исследования на 8-14 неделе или во время тестов, которые проводятся после выкидыша.
У некоторых женщин с молярной беременностью:
Некоторые из этих симптомов довольно часто встречаются во время беременности и не обязательно являются признаком того, что с вашим ребенком что-то не так. Постарайтесь не волноваться, а обратитесь к специалисту в области здравоохранения и на всякий случай проведите осмотр.
Менее распространенные симптомы включают:
- высокое кровяное давление
- симптомы сверхактивной щитовидной железы (например, усталость, слабость, подергивание или дрожь)
- Боль в животе (из-за кисты яичника больших размеров).
Когда мне следует обратиться за помощью?
Обратитесь к акушерке или терапевту, если вы считаете, что у вас есть какие-либо из этих симптомов.
Вас направят в отделение ранней беременности для проведения ультразвукового исследования. Если у вас раньше была молярная беременность и вы думаете, что у вас другая, вы можете сами обратиться в отделение ранней беременности, не связываясь предварительно с акушеркой.
Помимо сканирования, вам также сделают анализ крови, который измеряет количество гормона беременности, называемого хорионическим гонадотропином человека (ХГЧ).Обычно при молярной беременности этот показатель намного выше, чем при здоровой беременности.
Врачи также могут обнаружить молярную беременность после выкидыша у женщины, если исследовать ткани под микроскопом.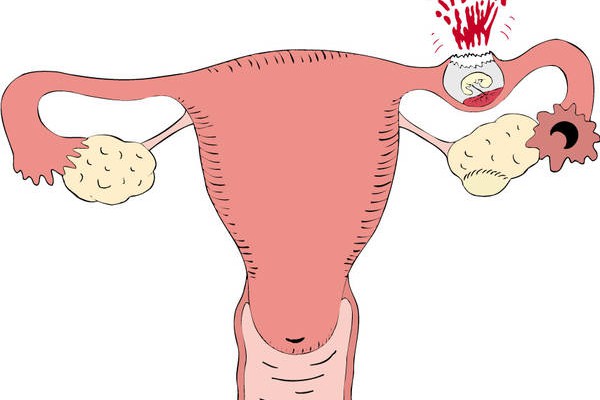
Как лечить молярную беременность?
К сожалению, молярная беременность не сохраняется, и ее необходимо удалить. Скорее всего, вам потребуется операция по удалению беременности. Большинству женщин успешно удаляют отсасывание, и они могут вернуться домой в тот же день.
Что я буду делать дальше?
В Великобритании всех женщин, перенесших молярную беременность, спрашивают, можно ли зарегистрировать их данные в специализированном центре. Это значит, что ваше лечение проводят врачи, являющиеся экспертами в этой области. Эти центры находятся в больницах Лондона, Шеффилда и Данди.
После регистрации в специализированном центре вам будут назначены контрольные визиты на срок не менее 6 месяцев. Ваш специализированный центр попросит вас регулярно сдавать анализы крови или мочи в местном отделении общей практики.Это делается, чтобы проверить, возвращается ли ваш уровень ХГЧ в норму.
Есть ли осложнения при молярной беременности?
Очень редко молярная беременность может привести к гестационной трофобластической неоплазии (GTN).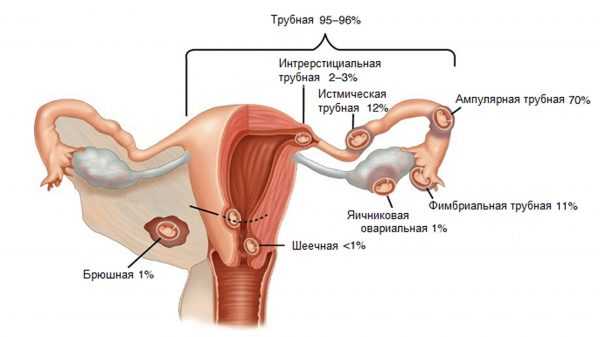 GTN — редкая форма рака. Звучит устрашающе, но излечивает более 99%.
GTN — редкая форма рака. Звучит устрашающе, но излечивает более 99%.
GTN возникает, когда часть ткани молярной беременности все еще находится в матке. Обычно это диагностируется, если ваш уровень ХГЧ не возвращается к норме или если у вас постоянное или нерегулярное кровотечение после беременности.
Что произойдет, если у меня будет GTN?
Обычно вам потребуется дальнейшее лечение в специализированном центре, в котором вы зарегистрированы. Это может включать в себя вторую операцию по удалению любых тканей матки или химиотерапию.
Лечение продолжают в течение 6 недель после того, как ваш уровень ХГЧ вернется в норму. В очень редких случаях некоторым женщинам может потребоваться гистерэктомия (удаление матки).
Если вы проходите химиотерапию по поводу GTN, месячные обычно возобновляются через 2–6 месяцев после окончания химиотерапии.На вашу фертильность (способность забеременеть) обычно не влияет.
Ваш специализированный центр обсудит с вами необходимое лечение и любые побочные эффекты.
Смогу ли я иметь ребенка в будущем?
Да, у вас есть все шансы снова забеременеть и родить здорового ребенка. Риск повторной молярной беременности невелик (примерно 1 из 80).
Лучше не пытаться снова забеременеть, пока не закончится все последующее лечение.Для большинства женщин это займет около 6 месяцев.
Если у вас GTN, вам нужно будет подождать 12 месяцев после завершения курса химиотерапии. Это потому, что иногда GTN может вернуться. Это редко и случается примерно с 3% женщин.
Контрацепция
Вы должны использовать барьерные методы контрацепции, такие как презервативы или диафрагмы, пока ваш уровень ХГЧ не станет нормальным. Вам не следует устанавливать внутриматочные противозачаточные средства, пока ваш уровень ХГЧ не вернется к норме.Это потому, что он может вызвать прокол матки после молярной беременности.
Как только ваш уровень ХГЧ станет нормальным, вы можете использовать все типы гормональной контрацепции, включая комбинированные противозачаточные таблетки, таблетки только с прогестагеном, инъекции прогестагена и имплантат с прогестагеном.
Поговорите со своим лечащим врачом о том, какие противозачаточные средства вам подходят.
Как вы относитесь к молярной беременности
Для эмоционального и физического восстановления после молярной беременности может потребоваться время.Ожидание, чтобы узнать, все ли в порядке после множества тестов, может быть очень стрессовым.
Постарайтесь запомнить, что большинство женщин, перенесших молярную беременность, в будущем будут иметь здоровую беременность и детей.
Вы можете найти полезным:
Молярная беременность «Условия» Ada
Что такое молярная беременность?
Молярная беременность, которую иногда называют пузырным заносом, — это редкое осложнение беременности . Он является частью группы заболеваний, известных как трофобластическая болезнь гестации (GTD), при которой опухоли растут внутри матки женщины.Молярная беременность является результатом проблемы, связанной с генетическим составом слитой яйцеклетки и сперматозоидов, которая возникает во время зачатия. Это заставляет заполненную жидкостью массу ткани расти внутри матки вместо здоровой беременности. Молярная беременность не перерастет в ребенка.
Это заставляет заполненную жидкостью массу ткани расти внутри матки вместо здоровой беременности. Молярная беременность не перерастет в ребенка.
Молярная беременность часто будет иметь те же симптомы, что и нормальная беременность на ранних стадиях, и может оставаться незамеченной до первого планового ультразвукового исследования, если до этого срока не было выкидыша.Большинство молярных беременностей диагностируются в первом триместре, до появления каких-либо классических признаков и симптомов. Однако симптомы, которые могут указывать на молярную беременность, включают вагинальное кровотечение, сильную тошноту и рвоту, рост живота, который может быть быстрее или медленнее, чем обычно, а также признаки и симптомы гипертиреоза.
Молярную беременность можно удалить, и большинство людей полностью выздоровеет. Очень редко это может стать злокачественным. Тем не менее, рак, который развивается в результате молярной беременности, имеет очень хороший прогноз с почти 100-процентным излечением.
Молярная беременность встречается примерно у одной из 1000 или 2000 беременных женщин. Зарегистрированная заболеваемость широко варьируется в разных регионах мира.
Многие люди испытывают эмоциональный стресс после молярной беременности , особенно если они ощущаются как потеря, если они происходят во время запланированной беременности или при необходимости химиотерапии. Доступен ряд вариантов терапевтического лечения.
Если вы беспокоитесь о том, что у вас может быть молярная беременность, попробуйте приложение Ada для бесплатной оценки симптомов.
Симптомы молярной беременности
Молярная беременность часто не имеет симптомов, отличных от нормальной беременности, и часто диагностируется при обычном ультразвуковом исследовании. Однако наиболее частыми признаками и симптомами, которые могут указывать на молярную беременность, являются:
- Вагинальное кровотечение на ранних сроках беременности, которое может содержать небольшие мешочки, заполненные жидкостью
- Высокий уровень хорионического гонадотропина человека (ХГЧ) (гормон беременности)
- Более крупный живот (живот), чем ожидалось, на сроке беременности
- Давление или боль в области таза
Менее распространенные признаки и симптомы включают:
- Hyperemesis gravidarum: сильная тошнота и рвота
- Преэклампсия с ранним началом: повышенное артериальное давление при беременности
- Признаки повышенной активности щитовидной железы, известные как гипертиреоз, такие как нервозность, бессонница и учащенное сердцебиение
Обеспокоены, возможно, у вас молярная беременность? Проверьте свои симптомы с помощью приложения Ada.
Причины молярной беременности
Молярная беременность возникает, когда существует проблема с генетической информацией слитой яйцеклетки (яйцеклетки) и сперматозоидов. Хотя молярную беременность невозможно предсказать, поскольку мало что известно о том, как и почему она возникает, считается, что факторы, повышающие вероятность ее возникновения, включают:
- Быть моложе 15 лет или старше 35 лет
- Молярная беременность в анамнезе
- Выкидыш в анамнезе
- Диета с низким содержанием каротина (форма витамина А)
Виды молярной беременности
Молярная беременность может быть полной или неполной, в зависимости от количества хромосом в оплодотворенной яйцеклетке.
При нормальном зачатии один сперматозоид с 23 хромосомами оплодотворяет яйцеклетку с 23 хромосомами, всего 46.
Полная молярная беременность
Большинство молярных беременностей завершаются. Как только происходит овуляция, один, а иногда и два сперматозоида оплодотворяют яйцеклетку, не имеющую генетического материала.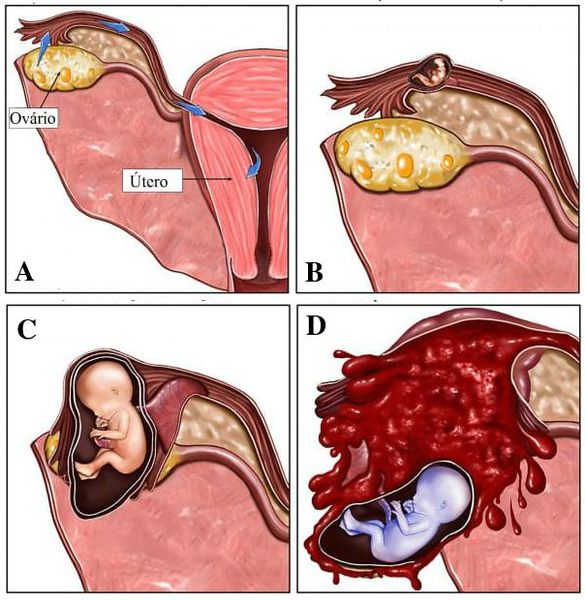 Ни один эмбрион не вырастет, потому что нет хромосом от матери, а есть два набора от отца.
Ни один эмбрион не вырастет, потому что нет хромосом от матери, а есть два набора от отца.
Обычно оплодотворенная пустая яйцеклетка умирает, но в редких случаях имплантируется в стенку матки.Это заставляет клетки трофобласта, клетки, которые станут плацентой, быстро разрастаться в скопления заполненных жидкостью мешочков, называемых кистами или полной родинкой.
Неполная молярная беременность
Частичная родинка возникает, когда яйцеклетка оплодотворяется двумя сперматозоидами вместо одного. Это означает, что имеется 69 хромосом вместо 46, что создает слишком много генетического материала.
Изначально плод может быть, но он будет генетически ненормальным и не сможет выжить, в то время как трофобластические клетки будут быстро расти, заполняя матку кистами.
Осложнения молярной беременности
В некоторых случаях после удаления молярной беременности некоторое количество клеток может остаться и развиться в гестационную трофобластическую неоплазию (GTN), которая является злокачественной и может быть очень серьезной, если ее не лечить. Однако GTN имеет очень хороший прогноз с почти 100-процентным коэффициентом излечения. Существует несколько типов GTN, которые могут возникнуть в результате молярной беременности, в том числе:
Однако GTN имеет очень хороший прогноз с почти 100-процентным коэффициентом излечения. Существует несколько типов GTN, которые могут возникнуть в результате молярной беременности, в том числе:
Инвазивная родинка: Также известная как инвазивная пузырно-пузырчатая родинка или деструктивная хориоаденома, это место, где часть родинки остается в теле и может быстро перерасти в местно инвазивную опухоль.Это более вероятно после полной молярной беременности.
Хориокарцинома: Это наиболее агрессивная форма GTN, рака, который вырастает из плаценты и может метастазировать (распространяться) по всему телу, если его не лечить. Это также может произойти в послеродовом периоде после здоровой беременности или выкидыша, но люди с молярной беременностью подвергаются более высокому риску.
Трофобластическая опухоль в области плаценты (PSTT) : Эта опухоль является очень редкой формой GTN, которая развивается в месте прикрепления плаценты к слизистой оболочке матки.
 Чаще всего она развивается через месяцы или годы после нормальной беременности, но может также развиться после самопроизвольного аборта или после удаления молярной беременности. Большинство PSTT не распространяются на другие участки тела, но они имеют тенденцию прорастать в мышечный слой матки. В отличие от большинства других форм GTN, PSTT во многих случаях нечувствительны к химиотерапии. Вместо этого их чаще всего лечат хирургическим вмешательством, обычно удалением матки для полного удаления болезни, а иногда и химиотерапией.
Чаще всего она развивается через месяцы или годы после нормальной беременности, но может также развиться после самопроизвольного аборта или после удаления молярной беременности. Большинство PSTT не распространяются на другие участки тела, но они имеют тенденцию прорастать в мышечный слой матки. В отличие от большинства других форм GTN, PSTT во многих случаях нечувствительны к химиотерапии. Вместо этого их чаще всего лечат хирургическим вмешательством, обычно удалением матки для полного удаления болезни, а иногда и химиотерапией.
Ультразвуковая диагностика молярной беременности
Молярная беременность обычно обнаруживается во время первого планового ультразвукового исследования беременности. Если у человека развивается кровотечение на ранних сроках беременности, врач обычно назначает сканирование, и в этом случае состояние может быть обнаружено раньше.
Изображение с ультразвукового сканирования может быть характерным для молярной беременности, показывая кисты, напоминающие гроздь винограда, и в этом случае заболевание будет излечено. Он также может выявить увеличенные яичники, вызванные незлокачественными кистами яичников, вызванными аномально высоким содержанием гормона беременности хорионического гонадотропина человека (ХГЧ).
Он также может выявить увеличенные яичники, вызванные незлокачественными кистами яичников, вызванными аномально высоким содержанием гормона беременности хорионического гонадотропина человека (ХГЧ).
Однако часто изображение может напоминать выкидыш. Чем дальше продвигается молярная беременность, тем более характерной становится ультразвуковая картина. Если врач подозревает молярную беременность, будет назначен анализ крови, чтобы проверить, являются ли уровни ХГЧ выше нормы, намного выше по сравнению с возможными уровнями ХГЧ, которые могут возникнуть при нормальной беременности. См. Эти ресурсы для получения дополнительной информации о выкидышах и признаках выкидыша.
Если есть и ультразвуковое изображение, похожее на выкидыш, и уровень ХГЧ выше нормы, пациенту будет проведено лечение по удалению патологической ткани в матке.
Выкидыш или удаленная ткань матки будет отправлена в лабораторию, где будут проведены анализы для определения наличия коренной ткани. После этого можно подтвердить диагноз молярной беременности.
После этого можно подтвердить диагноз молярной беременности.
Злокачественные трофобластические опухоли в основном метастазируют в легкие, поэтому после подтверждения диагноза молярной беременности это следует исключить, сделав исходную рентгенограмму грудной клетки.
Может пройти несколько дней или недель между лечением и получением подтверждения того, что у человека молярная беременность.
Лечение молярной беременности
Лечение молярной беременности обычно проводится в форме дилатации и выскабливания (D&C), иногда известной как хирургическая эвакуация матки, дилатация и эвакуация, хирургическое лечение выкидыша (SMM), удаление оставшихся продуктов зачатия (ERPC) или соскоб. Это небольшая операция, проводимая под общим наркозом, при которой шейка матки, проход, ведущий от матки к влагалищу, расширяется, так что патологические ткани в матке могут быть удалены с помощью отсоса и инструмента, похожего на ложку (кюретку).Вероятно, что вагинальное кровотечение будет продолжаться до шести недель после операции, и поначалу оно может быть сильным.
Женщинам, вынашившим ребенка, может быть предложена гистерэктомия — хирургическая процедура по удалению матки.
Прием для наблюдения за молярной беременностью
Существует небольшой риск развития гестационной трофобластической неоплазии (GTN) после лечения молярной беременности. GTN — серьезное заболевание, требующее быстрого лечения, поэтому все женщины, перенесшие молярную беременность, должны впоследствии находиться под наблюдением.
Во время молярной беременности уровень ХГЧ (гормона беременности) повышается, но должен вернуться к норме после лечения. В течение как минимум шести месяцев после окончания лечения молярной беременности уровень ХГЧ обычно будет контролироваться с помощью анализов мочи. Если они не вернутся в нормальное состояние, это может указывать на GTN.
Важно принять меры, чтобы не забеременеть в течение примерно шести месяцев после лечения, так как это может помешать мониторингу уровня ХГЧ на наличие признаков GTN.
После полной родинки вероятность развития ГТН значительно увеличивается.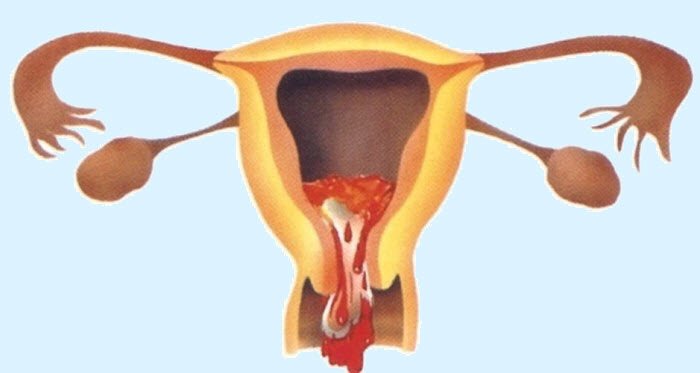 После частичной родинки этот риск лишь незначительно увеличивается. Зарегистрированная частота гестационной трофобластической неоплазии (GTN) после каждого типа молярной беременности составляет:
После частичной родинки этот риск лишь незначительно увеличивается. Зарегистрированная частота гестационной трофобластической неоплазии (GTN) после каждого типа молярной беременности составляет:
- Полный моль: 15-20 процентов
- Частичный моль: 1-5 процентов
Молярная беременность и эмоции
Стресс после молярной беременности — это нормально, и у некоторых людей эти эмоции могут перерасти в депрессию и тревогу, если их не лечить.
Ассоциация выкидышей предполагает, что человек с молярной беременностью может испытывать различные связанные с этим чувства, в том числе:
Шок и замешательство. Эти эмоции особенно характерны, если беременность была запланирована и считалась здоровой до ультразвукового исследования или выкидыша. Для человека может быть шоком узнать, что у него есть заболевание, о котором он, вероятно, никогда раньше не слышал.
Страх и беспокойство.
 Молярная беременность может привести к опасению возможности заболеть раком и опасениям, что проблемы могут возникнуть снова при любых будущих беременностях.
Молярная беременность может привести к опасению возможности заболеть раком и опасениям, что проблемы могут возникнуть снова при любых будущих беременностях.Утрата и горе. Скорбь, если ждали ребенка, — это нормально.
Чувствую себя застрявшим. Часто возникает чувство застревания, если вы хотите снова попытаться зачать ребенка и вынуждены подождать некоторое время во время последующего наблюдения и повторных анализов крови и мочи.
Консультации доступны для людей с молярной беременностью.Группы поддержки, такие как MyMolarPregnancy.com, также доступны и могут помочь человеку связаться с другими в аналогичной ситуации.
Практикующие врачи смогут посоветовать пострадавшим от молярной беременности по выбору наиболее подходящего вида поддержки и направить их к доступным услугам.
Часто задаваемые вопросы о молярной беременности
В: Может ли молярная беременность выжить?
A: Нет, молярная беременность не может перерасти в ребенка, поскольку у нее нет правильного набора хромосом.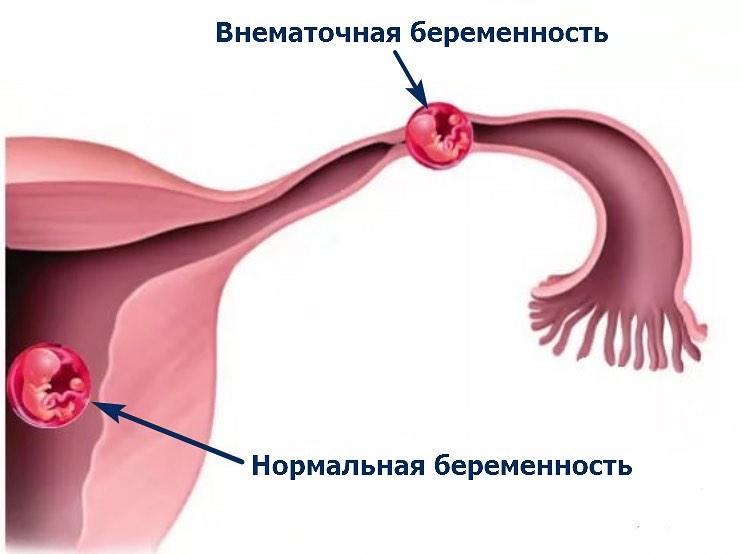 Поначалу может показаться, что молярная беременность имеет те же симптомы, что и обычная беременность, и дает положительный результат теста на беременность. В случае полной молярной беременности плод не развивается. При частичной молярной беременности изначально может развиться ткань плода, однако она будет генетически ненормальной, не сможет выжить и будет вытеснена быстрорастущими кистами.
Поначалу может показаться, что молярная беременность имеет те же симптомы, что и обычная беременность, и дает положительный результат теста на беременность. В случае полной молярной беременности плод не развивается. При частичной молярной беременности изначально может развиться ткань плода, однако она будет генетически ненормальной, не сможет выжить и будет вытеснена быстрорастущими кистами.
В: Сможет ли человек, у которого была молярная беременность, иметь нормальную беременность в будущем?
A: Да, молярная беременность обычно не вызывает бесплодия или осложнений при будущих беременностях.Шансы на повторную молярную беременность увеличиваются, но по-прежнему составляют всего 1-2 процента. Сообщается, что частота рецидивов после двух молярных беременностей колеблется от 11 до 25 процентов. Тем не менее, человек должен принять меры, чтобы не забеременеть в течение как минимум шести месяцев после окончания лечения молярной беременности, чтобы обеспечить мониторинг ХГЧ для оставшейся молярной ткани. Если использовалось последующее лечение химиотерапией, человек должен принять меры, чтобы не забеременеть в течение как минимум одного года после окончания лечения, чтобы обеспечить мониторинг ХГЧ, а также разрешить химиотерапию, которая может быть очень опасной для будущего ребенка. детка, чтобы очистить тело.
Если использовалось последующее лечение химиотерапией, человек должен принять меры, чтобы не забеременеть в течение как минимум одного года после окончания лечения, чтобы обеспечить мониторинг ХГЧ, а также разрешить химиотерапию, которая может быть очень опасной для будущего ребенка. детка, чтобы очистить тело.
Q: Загрязненная яйцеклетка и молярная беременность — в чем разница?
A: Зараженная яйцеклетка, также известная как анэмбриональная беременность, — это состояние, при котором оплодотворенная яйцеклетка прикрепляется к стенке матки, но не развивается эмбрион, обычно из-за хромосомных аномалий или аномального деления клеток. Молярная беременность вызвана хромосомными аномалиями из-за неправильного зачатия и вызывает рост массы кист, заполненных жидкостью, вместо здоровой беременности.Зараженная яйцеклетка и частичная молярная беременность могут выглядеть одинаково на УЗИ. Однако на частичной родинке обычно видны остатки эмбриональной ткани, которая никогда не появляется в пораженной плодом яйцеклетки.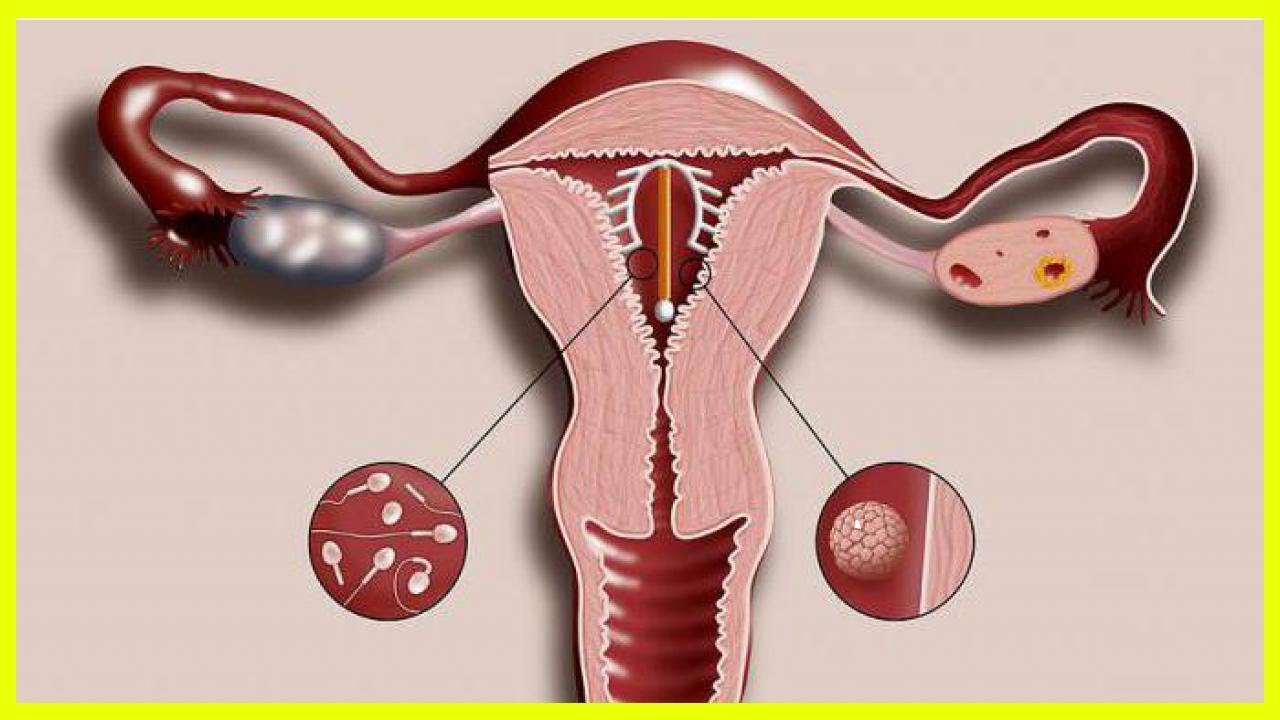

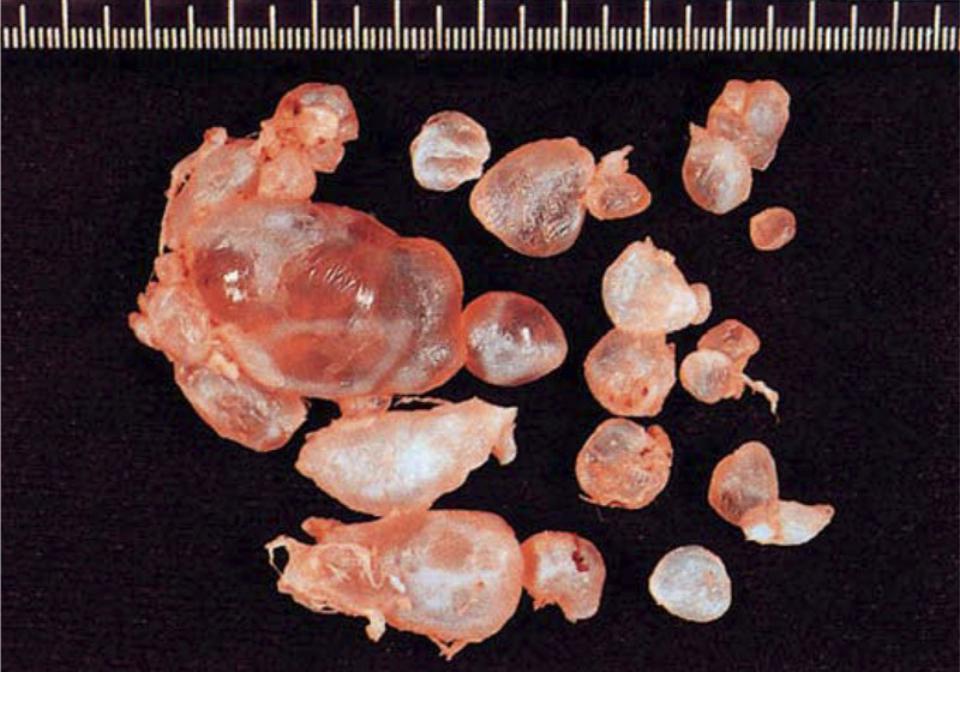
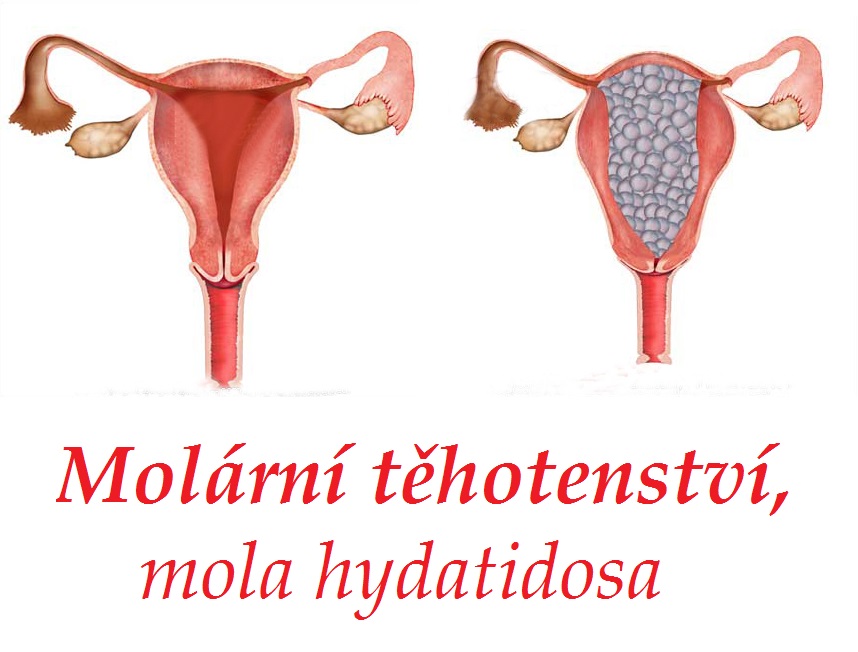 Сначала вам ставят местную анестезию, затем врач вставляет во влагалище устройство под названием Зеркало и расширяет шейку матки. После этого внутренняя ткань извлекается через вакуумное всасывание.
Сначала вам ставят местную анестезию, затем врач вставляет во влагалище устройство под названием Зеркало и расширяет шейку матки. После этого внутренняя ткань извлекается через вакуумное всасывание. Это для того, чтобы врач убедился , что ваше ХГЧ (хорионический гонадотропин человека) уровень гормонов вернулся к норме.
Это для того, чтобы врач убедился , что ваше ХГЧ (хорионический гонадотропин человека) уровень гормонов вернулся к норме. Я даже не знала что это, поэтому они дали мне информационный бюллетень, и чем больше я его читала тем сильнее моё сердце уходило в пятки.»
Я даже не знала что это, поэтому они дали мне информационный бюллетень, и чем больше я его читала тем сильнее моё сердце уходило в пятки.»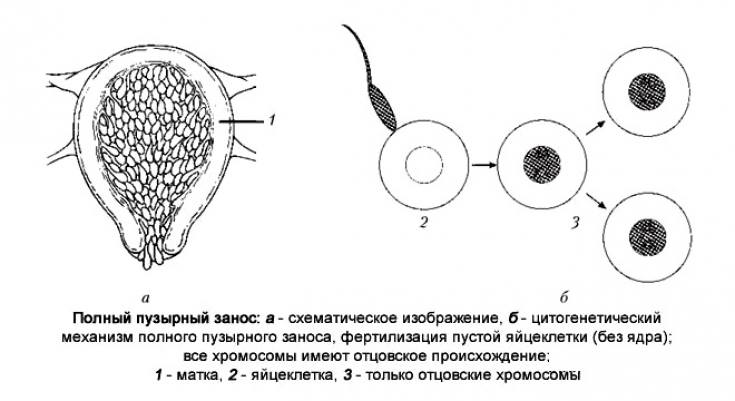 «
« У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).
У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки). У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).
У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки). У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).
У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).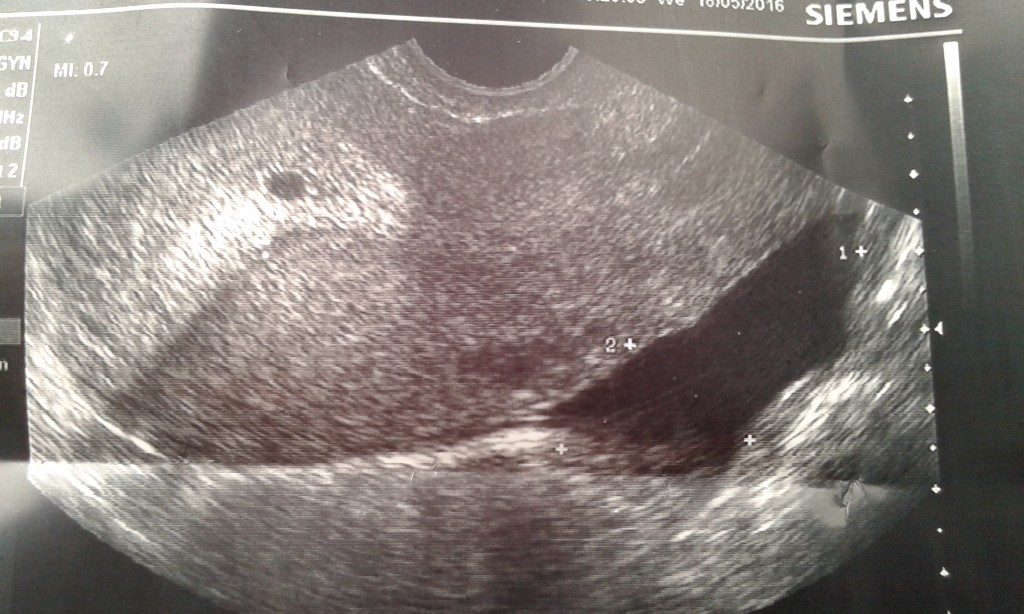 У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки).
У вас может быть кровотечение от ярко-красного до темно-коричневого цвета в первом триместре (до 13 недель).Это более вероятно, если у вас полная молярная беременность. В кровотечении могут быть кисты типа винограда (тканевые сгустки). Поговорите о своих чувствах и эмоциях со своим партнером и попытайтесь связаться с другими людьми в вашем районе, которые испытали то, что вы переживаете. Вы никогда не одиноки ».
Поговорите о своих чувствах и эмоциях со своим партнером и попытайтесь связаться с другими людьми в вашем районе, которые испытали то, что вы переживаете. Вы никогда не одиноки ». Чаще всего она развивается через месяцы или годы после нормальной беременности, но может также развиться после самопроизвольного аборта или после удаления молярной беременности. Большинство PSTT не распространяются на другие участки тела, но они имеют тенденцию прорастать в мышечный слой матки. В отличие от большинства других форм GTN, PSTT во многих случаях нечувствительны к химиотерапии. Вместо этого их чаще всего лечат хирургическим вмешательством, обычно удалением матки для полного удаления болезни, а иногда и химиотерапией.
Чаще всего она развивается через месяцы или годы после нормальной беременности, но может также развиться после самопроизвольного аборта или после удаления молярной беременности. Большинство PSTT не распространяются на другие участки тела, но они имеют тенденцию прорастать в мышечный слой матки. В отличие от большинства других форм GTN, PSTT во многих случаях нечувствительны к химиотерапии. Вместо этого их чаще всего лечат хирургическим вмешательством, обычно удалением матки для полного удаления болезни, а иногда и химиотерапией. Молярная беременность может привести к опасению возможности заболеть раком и опасениям, что проблемы могут возникнуть снова при любых будущих беременностях.
Молярная беременность может привести к опасению возможности заболеть раком и опасениям, что проблемы могут возникнуть снова при любых будущих беременностях.