ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ С ОГНЕСТРЕЛЬНЫМИ ПЕРЕЛОМАМИ ДЛИННЫХ КОСТЕЙ КОНЕЧНОСТЕЙ МЕТОДОМ ПОСЛЕДОВАТЕЛЬНОГО ВНУТРЕННЕГО ОСТЕОСИНТЕЗА | Хоминец
ОСОБЕННОСТИ ЛЕЧЕНИЯ РАНЕНЫХ С ОГНЕСТРЕЛЬНЫМИ ПЕРЕЛОМАМИ ДЛИННЫХ КОСТЕЙ КОНЕЧНОСТЕЙ МЕТОДОМ ПОСЛЕДОВАТЕЛЬНОГО ВНУТРЕННЕГО ОСТЕОСИНТЕЗА
Хоминец
В.В., Щукин А.В., Михайлов С.В., Фоос И.В.
ФГБВОУВО
«Военно-медицинская академия имени С.М. Кирова» Министерства обороны
Российской Федерации, г.
Санкт-Петербург, Россия
ОСОБЕННОСТИ
ЛЕЧЕНИЯ РАНЕНЫХ С ОГНЕСТРЕЛЬНЫМИ ПЕРЕЛОМАМИ ДЛИННЫХ КОСТЕЙ КОНЕЧНОСТЕЙ МЕТОДОМ
ПОСЛЕДОВАТЕЛЬНОГО ВНУТРЕННЕГО ОСТЕОСИНТЕЗА
Обобщение опыта мировых войн и локальных вооруженных конфликтов убедительно свидетельствует о том, что частота огнестрельных ранений конечностей, постоянно превалируя, составляет 54-70 %, из них доля раненых с огнестрельными переломами костей достигает 35-40 % [1]. По данным исследований B. Owens, в структуре боевых санитарных потерь огнестрельные переломы костей конечностей встречаются несколько чаще и составляют около 50 % [2]. Продолжается совершенствование различных боеприпасов взрывного действия и стрелкового оружия, приводящее к увеличению объема и тяжести разрушения мягких тканей и костей, частоты множественных и сочетанных повреждений [3-6]. При этом в связи с возросшими террористическими угрозам вопросы оказания помощи раненым с огнестрельными переломами костей конечностей среди мирного населения приобретают особую актуальность [7-10].Останавливаясь только на одном из направлений этой важной темы, а именно на методах обездвиживания отломков в процессе сращения огнестрельных переломов, следует отметить отчетливую тенденцию к более широкому применению тех или иных способов внутреннего остеосинтеза на различных этапах специализированного лечения раненых с огнестрельными переломами. Новые сведения о патологической анатомии, патологической физиологии, регенерации костной ткани в условиях заживления огнестрельных костно-мышечных ран, а также развитие реконструктивно-пластической хирургии, фармакологии, ангиохирургии, анестезиологии и реаниматологии позволили более широко и относительно безопасно использовать внутренний остеосинтез при лечении пострадавших с огнестрельными переломами костей конечностей [11-22].
Owens, в структуре боевых санитарных потерь огнестрельные переломы костей конечностей встречаются несколько чаще и составляют около 50 % [2]. Продолжается совершенствование различных боеприпасов взрывного действия и стрелкового оружия, приводящее к увеличению объема и тяжести разрушения мягких тканей и костей, частоты множественных и сочетанных повреждений [3-6]. При этом в связи с возросшими террористическими угрозам вопросы оказания помощи раненым с огнестрельными переломами костей конечностей среди мирного населения приобретают особую актуальность [7-10].Останавливаясь только на одном из направлений этой важной темы, а именно на методах обездвиживания отломков в процессе сращения огнестрельных переломов, следует отметить отчетливую тенденцию к более широкому применению тех или иных способов внутреннего остеосинтеза на различных этапах специализированного лечения раненых с огнестрельными переломами. Новые сведения о патологической анатомии, патологической физиологии, регенерации костной ткани в условиях заживления огнестрельных костно-мышечных ран, а также развитие реконструктивно-пластической хирургии, фармакологии, ангиохирургии, анестезиологии и реаниматологии позволили более широко и относительно безопасно использовать внутренний остеосинтез при лечении пострадавших с огнестрельными переломами костей конечностей [11-22].
Внедрение в широкую клиническую практику современных технологий минимально-инвазивного остеосинтеза интрамедуллярными гвоздями с блокированием и пластинами с угловой стабильностью винтов и анатомическим дизайном позволило по-новому взглянуть на проблему фиксации отломков костей при огнестрельных переломах. В отечественной [23, 24] и зарубежной [25, 26] литературе имеются немногочисленные сообщения о переходе от метода внешней фиксации отломков костей при огнестрельных переломах к внутреннему остеосинтезу, что свидетельствует о перспективности данного направления и диктует необходимость проведения углубленного научного поиска с целью изучения возможностей более широкого применения различных вариантов последовательного остеосинтеза.
В клинике военной травматологии и ортопедии Военно-медицинской академии им. С.М. Кирова проведено исследование, целью которого было улучшить результаты хирургического лечения раненых с огнестрельными переломами костей конечностей путем разработки и внедрения хирургической тактики последовательного остеосинтеза.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
Исследование выполнено в три этапа. На первом этапе изучены структура входящего потока и объем помощи, полученной ранеными на предыдущих этапах медицинской эвакуации. На втором этапе оценены результаты лечения раненых, обоснована и внедрена в клиническую практику хирургическая тактика последовательного остеосинтеза. На третьем этапе был проведен сравнительный анализ методик внутреннего остеосинтеза и анатомо-функциональных результатов лечения пострадавших.
Основой исследования являлся анализ результатов лечения 148 раненых с огнестрельными переломами костей конечностей, проходивших лечение в клинике военной травматологии и ортопедии ВМедА в период с 1999 г. по 2015 г. Все пострадавшие были разделены на две сравниваемые группы (основная и контрольная) в зависимости от примененной методики последовательного остеосинтеза. В основную группу вошли 86 (58,1 %) пострадавших, которым по поводу огнестрельных переломов костей конечностей был выполнен ранний (до образования рубцовой ткани между отломками, то есть в течение первых 3 нед. после ранения) последовательный минимально-инвазивный остеосинтез. В контрольную группу были включены 62 (41,9 %) раненых, которым в более поздние сроки (от 3 до 6 нед.) был применен отсроченный последовательный остеосинтез с использованием открытой репозиции и внутренней фиксации. В каждой из групп выделено по две подгруппы, включающие пострадавших с огнестрельными переломами длинных костей верхней и нижней конечностей.
после ранения) последовательный минимально-инвазивный остеосинтез. В контрольную группу были включены 62 (41,9 %) раненых, которым в более поздние сроки (от 3 до 6 нед.) был применен отсроченный последовательный остеосинтез с использованием открытой репозиции и внутренней фиксации. В каждой из групп выделено по две подгруппы, включающие пострадавших с огнестрельными переломами длинных костей верхней и нижней конечностей.
Все раненые были мужского пола, средний возраст составил 35,4 ± 12,2 года. Тяжесть ранений всех пострадавших при поступлении на первичные этапы медицинской эвакуации характеризована как тяжелая, что соответствовало показателям шкалы ВПХ-П (ОР) 1,0-12,0 баллов, а состояние раненых по шкале ВПХ-СП чаше расценивали как средней тяжести (13-20 баллов) или тяжелое (21-31 балл). В основной группе изолированные ранения имели 36 (41,9 %) раненых, в контрольной – 33 (53,2 %). Множественные ранения наблюдали реже – у 32 (37,2 %) раненых, которым выполнен ранний последовательный остеосинтез, и у 23 (37,1 %) пострадавших, получивших отсроченные операции. Сочетанные ранения имели место у 18 (20,9 %) пострадавших основной группы и у 6 (9,7 %) контрольной. В обеих группах преобладали пострадавшие с осколочными ранениями – 52 (60,4 %) и 43 (69,4 %) соответственно. Пулевых ранений было меньше – 33 (38,4 %) в основной группе и 18 (29,0 %) в контрольной. Минно-взрывные ранения наблюдали только в единичных случаях – у 1 (1,2 %) раненого основной группы и у 1 (1,6 %) контрольной группы. Ранения осложнились развитием шока у 59 (68,8 %) пострадавших, получивших ранний минимально-инвазивный последовательный остеосинтез, и у 41 (66,1 %) раненого, которым выполнен отсроченный остеосинтез. Переломы костей конечностей в большинстве наблюдений носили оскольчатый характер – 75 (87,2 %) и 58 (93,5 %).
Сочетанные ранения имели место у 18 (20,9 %) пострадавших основной группы и у 6 (9,7 %) контрольной. В обеих группах преобладали пострадавшие с осколочными ранениями – 52 (60,4 %) и 43 (69,4 %) соответственно. Пулевых ранений было меньше – 33 (38,4 %) в основной группе и 18 (29,0 %) в контрольной. Минно-взрывные ранения наблюдали только в единичных случаях – у 1 (1,2 %) раненого основной группы и у 1 (1,6 %) контрольной группы. Ранения осложнились развитием шока у 59 (68,8 %) пострадавших, получивших ранний минимально-инвазивный последовательный остеосинтез, и у 41 (66,1 %) раненого, которым выполнен отсроченный остеосинтез. Переломы костей конечностей в большинстве наблюдений носили оскольчатый характер – 75 (87,2 %) и 58 (93,5 %).
До поступления в клинику всем пострадавшим была оказана квалифицированная медицинская помощь. При этом для фиксации отломков при переломах костей конечностей чаще использовали одноплоскостные стержневые аппараты. Такая фиксация отломков костей была произведена у 49 (57,0 %) раненых основной группы и у 27 (43,5 %) контрольной. Аппараты Илизарова в основной и контрольной группах раненых применяли реже – в 29 (33,7 %) и 26 (41,9 %) случаях соответственно. Иммобилизация гипсовыми повязками на предыдущих этапах медицинской эвакуации была выполнена у 8 (9,3 %) пострадавших основной группы и у 8 (12,9 %) контрольной.
Аппараты Илизарова в основной и контрольной группах раненых применяли реже – в 29 (33,7 %) и 26 (41,9 %) случаях соответственно. Иммобилизация гипсовыми повязками на предыдущих этапах медицинской эвакуации была выполнена у 8 (9,3 %) пострадавших основной группы и у 8 (12,9 %) контрольной.
Таким образом, сравниваемые выборки раненых были сопоставимы по типу ранящего снаряда, характеру и тяжести ранения, методам фиксации отломков на предыдущих этапах медицинской эвакуации, что позволило корректно сравнить результаты их лечения.
Вместе с тем, пострадавшие были доставлены в клинику в различные сроки после ранения. Эти различия обусловили выбор тактики лечения раненых сравниваемых групп. Так, в основной группе этот срок оставил от 3 до 17 (7,2 ± 3,1) сут., при этом минимально-инвазивный последовательный остеосинтез раненым был выполнен в ранние сроки – через 8-21 (18,5 ± 3,1) сут. Пострадавшие контрольной группы доставлены в период от 15 до 69 (41,8 ± 13,9) сут., а внутреннюю фиксацию огнестрельных переломов с применением отрытой репозиции удалось выполнить спустя 25-81 (47,8 ± 13,5) сут. после ранения.
после ранения.
Проведен анализ эффективности методов последовательного остеосинтеза в исследуемых группах при лечении раненых с огнестрельными переломами костей конечностей с учетом таких параметров, как средняя интраоперационная кровопотеря, анатомические и функциональные результаты лечения, а также частота развития инфекционных осложнений остеосинтеза.
Анализ результатов лечения проводили в срок от 10 до 16 мес. после операции. Осуществляли клиническую и рентгенологическую оценку консолидации переломов, оценивали функциональные возможности, а также качество жизни пострадавших. Для оценки болевого синдрома после оперативного лечения использовали шкалу боли ВАШ. Для оценки функционального результата лечения раненых с поражением верхней конечности применяли опросник DASH, а для оценки функциональных результатов лечения пострадавших с переломами костей нижней конечности – модифицированную нами шкалу Neer-Grantham-Shelton, в которой для характеристики пункта «движения в суставе» применены показатели движений в суставах в соответствии с таблицей 4 Постановления Правительства РФ от 04. 07.2013 г. № 565 «Об утверждении Положения о военно-врачебной экспертизе».
07.2013 г. № 565 «Об утверждении Положения о военно-врачебной экспертизе».
Оценку значимости различия средних значений и частоты проявления признаков в различных группах больных проводили с помощью таких параметрических и непараметрических методов оценки гипотез, как параметрический критерий t-Стьюдента, непараметрические критерии Вальда-Вольфовица и Манна-Уитни. Связь между признаками изучали с помощью параметрического коэффициента корреляции r Пирсона и непараметрического критерия c2-Пирсона.
Методы проведенного исследования не противоречат законам и нормативным актам, регламентирующим соблюдение принципов биомедицинской этики, и рассмотрены на заседании независимого Этического комитета при Военно-медицинской академии им. С.М. Кирова.
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
Всем раненым выполнен последовательный остеосинтез. Целью перехода к внутренней фиксации отломков костей являлись ранняя реабилитация, улучшение качества жизни пострадавшего, и, как следствие, достижение лучших анатомо-функциональных результатов лечения. Критериями перехода от внешней фиксации аппаратами к внутреннему остеосинтезу были: купирование проявлений травматической болезни у пострадавших с тяжелыми ранениями, сопровождающимися шоком, коррекция гемодинамики и восполнение кровопотери, раннее активное лечение и неосложненное заживление ран мягких тканей, отсутствие признаков воспаления мягких тканей вокруг спиц и стержней аппаратов внешней фиксации.
Критериями перехода от внешней фиксации аппаратами к внутреннему остеосинтезу были: купирование проявлений травматической болезни у пострадавших с тяжелыми ранениями, сопровождающимися шоком, коррекция гемодинамики и восполнение кровопотери, раннее активное лечение и неосложненное заживление ран мягких тканей, отсутствие признаков воспаления мягких тканей вокруг спиц и стержней аппаратов внешней фиксации.
Хирургическая тактика применения раннего или отсроченного последовательного остеосинтеза при лечении раненых с изолированными и множественными огнестрельными переломами костей конечностей разработана с учетом оценки тяжести общего состояния, тяжести ранений, характера поражения мягких тканей и наличия осложнений, а также сроков доставки на этап специализированной помощи. При лечении раненых мы придерживались следующих положений.
Во-первых, раненым без клинических проявлений травматической болезни при условии неосложненного течения раневого процесса и отсутствия признаков воспаления тканей вокруг спиц и стержней внешних аппаратов производили по возможности раннее закрытие ран и выполняли последовательный минимально-инвазивный остеосинтез через 10-14 сут. после ранения.
после ранения.
Во-вторых, у пострадавших с ранениями, сопровождающимися шоком, сроки перехода к внутренней фиксации переломов зависели от прогностического варианта травматической болезни, который определяли в соответствии с состоянием основных жизнеобеспечивающих систем в зависимости от показателей шкалы ВПХ-СС. При ранней компенсации, подтвержденной показателями шкалы менее 70 баллов, последовательный остеосинтез осуществляли в ранний срок после ранения, сразу после закрытия (заживления) ран. Раненым, находящимся в периоде относительной стабилизации жизненно важных функций и развития жизнеугрожающих осложнений, что подтверждалось показателями шкалы ВПХ-СС 70 баллов и более, внутренний минимально-инвазивный остеосинтез выполняли после проведенной интенсивной терапии и достижения субкомпенсации, как правило, через 14-21 сут. после ранения.
В-третьих, тактика лечения раненых, доставленных на этап специализированной медицинской помощи в поздние сроки, спустя 3-6 нед. и более после ранения, особенно с длительно неустраненным смещением отломков костей в аппаратах внешней фиксации и гнойными осложнениями костно-мышечных ран, предполагала проведение углубленного обследования, в том числе микробиологического, с последующей коррекцией гомеостаза, санацией гнойных очагов и целенаправленной антибактериальной терапией; при этом отсроченный последовательный остеосинтез выполняли только после неосложненного заживления ран на фоне удовлетворительного общего состояния раненых и нормализации показателей гомеостаза.
и более после ранения, особенно с длительно неустраненным смещением отломков костей в аппаратах внешней фиксации и гнойными осложнениями костно-мышечных ран, предполагала проведение углубленного обследования, в том числе микробиологического, с последующей коррекцией гомеостаза, санацией гнойных очагов и целенаправленной антибактериальной терапией; при этом отсроченный последовательный остеосинтез выполняли только после неосложненного заживления ран на фоне удовлетворительного общего состояния раненых и нормализации показателей гомеостаза.
В-четвертых, с целью раннего реконструктивно-пластического замещения дефектов покровных тканей при лечении раненых с огнестрельными переломами костей конечностей применяли модифицированную методику закрытия наиболее часто встречающихся малых и средних огнестрельных дефектов кожи округлой формы встречными треугольными лоскутами [27]. Кроме этого, по показаниям мы применяли реконструктивно-пластические операции с применением кожно-фасциальных и мышечных лоскутов, в том числе и свободных, с использованием микрохирургической техники.
В-пятых, борьба с гнойными осложнениями носила комплексный характер. У пострадавших, имевших обширные раны, особенно осложненные воспалительным процессом, и значительное смещение отломков костей в аппаратах одноплоскостного действия, осуществляли перемонтаж внешней конструкции на аппарат Илизарова с целью восстановления оси и длины сегмента, а также устранения ротационного смещения. Санацию инфицированных ран осуществляли с помощью антибактериальных спейсеров и системы для лечения ран контролируемым отрицательным давлением «Suprasorb CNP P1» в переменном режиме с диапазоном 60-80 мм рт. ст. с интервалом 2-5 мин. Смену повязок проводили 1 раз в 3-5 сут., а общее время применения вакуумного дренирования составляло 7-10 сут. Кроме того, в ходе комплексного лечения раненых с огнестрельными переломами костей конечностей и инфицированными ранами активно применяли технику masquelet, методику лечения локальной декомпрессией (ЛОД), ультразвуковую кавитацию ран, гипербарическую оксигенацию. После появления зрелых грануляций раны закрывали расщепленными кожными трансплантатами или местными тканевыми комплексами. В 19 случаях (12,8 %) была выполнена микрохирургическая пересадка комплекса тканей.
После появления зрелых грануляций раны закрывали расщепленными кожными трансплантатами или местными тканевыми комплексами. В 19 случаях (12,8 %) была выполнена микрохирургическая пересадка комплекса тканей.
При подозрении на наличие гнойного содержимого в костномозговой полости первым этапом осуществляли рассверливание и промывание костномозгового канала раствором антисептика под давлением 0,5 атм. не менее 6-10 л, используя систему «Pulsavac Plus», при наличии показаний выполняли вторичную хирургическую обработку ран. Следующим этапом выполняли остеосинтез интрамедуллярным гвоздем с антибактериальным покрытием, состоящим из полиметилметакрилатного костного цемента с добавлением 3 г гентамицина и 1 г ванкомицина. После операции продолжали антибиотикотерапию в течение 4 нед.
В-шестых, при лечении раненых с первичными и вторичными дефектами костей на протяжении была применена оригинальная методика их замещения, разработанная на кафедре военной травматологии и ортопедии (патент на изобретение № 2211001, зарегистрирован 27 августа 2003 г. , патент на изобретение № 2372875, зарегистрирован 27 ноября 2009 г.).
, патент на изобретение № 2372875, зарегистрирован 27 ноября 2009 г.).
Ранний минимально-инвазивный последовательный остеосинтез был выполнен всем раненым основной группы в сроки, не превышающие 13-21 сут., с применением различных фиксаторов (пластин LCP и интрамедуллярных гвоздей с блокированием), выбор которых был обусловлен, в первую очередь, характером и локализацией перелома. При этом репозицию отломков достигали закрытым способом. Пострадавшим контрольной группы отсроченный последовательный остеосинтез был выполнен в сроки от 3 до 6 нед. с момента ранения с применением методики открытой репозиции и последующей внутренней фиксацией отломков костей. Минимально-инвазивную технику остеосинтеза у этих раненых применить не представлялось возможным из-за длительно существующего неудовлетворительного положения отломков костей в стержневых аппаратах и формирования рубцовой ткани в межотломковой зоне с элементами мягкой костной мозоли, препятствующей проведению закрытой репозиции. Средняя интраоперационная кровопотеря при применении минимально-инвазивного остеосинтеза составила 0,26 ± 0,17 л, в то время как при использовании открытой репозиции и внутренней фиксации – 0,77 ± 0,22 л, что больше на 66,2 %. Переливание крови после операций по поводу переломов костей конечностей потребовалось 4,6 % раненых основной группы и 6,5 % контрольной.
Средняя интраоперационная кровопотеря при применении минимально-инвазивного остеосинтеза составила 0,26 ± 0,17 л, в то время как при использовании открытой репозиции и внутренней фиксации – 0,77 ± 0,22 л, что больше на 66,2 %. Переливание крови после операций по поводу переломов костей конечностей потребовалось 4,6 % раненых основной группы и 6,5 % контрольной.
Результаты лечения пострадавших обеих групп характеризовались увеличением среднестатистических сроков консолидации, характерных для закрытых переломов, но низкой частотой развития ложных суставов и сращений с деформациями сегмента. Частота замедленного сращения отломков была на 6,1 % меньше у пострадавших основной группы, а сращения отломков костей с деформацией – меньше на 7,3 %. Ложные суставы костей у пострадавших основной группы развились на 1,8 % реже, чем у раненых контрольной группы. Обобщенные данные о частоте нарушений консолидации отломков костей у раненых исследуемых групп представлены на рисунке 1.
Рисунок 1. Частота полноценного сращения и нарушений консолидации переломов у
Частота полноценного сращения и нарушений консолидации переломов у
раненых основной и контрольной групп (%)
Средняя продолжительность стационарного лечения раненых основной группы была в 2,5 раза меньше (на 44,8 сут.), чем в контрольной, и составила 25,7 ± 12,5 и 70,5 ± 23,7 сут. соответственно.
Результаты лечения пострадавших были оценены с применением специализированных опросников и шкал и представлены в таблицах 1 и 2. При оценке функциональных возможностей раненных в верхнюю конечность использовали опросник DASH. Установлено превышение на 31,3 % количества отличных и хороших результатов по сравнению с результатами лечения раненых основной группы. Хорошие результаты лечения пострадавших основной группы с огнестрельными переломами костей нижней конечности, согласно шкале Neer-Grantham-Shelton, наблюдали на 21,7 % чаще, чем в контрольной группе.
Таблица 1. Результаты лечения
раненых основной и контрольной групп с огнестрельными переломами костей верхней
конечности по опроснику DASH
|
Результат
|
Основная группа
|
Контрольная группа
| ||
|
Абс.
|
%
|
Абс. ч.
|
%
| |
|
Отличный
|
11
|
37.9
|
5
|
21.7
|
|
Хороший
|
13
|
44.9
|
7
|
30.
|
|
Удовлетворительный
|
4
|
13,8
|
9
|
39.1
|
|
Неудовлетворительный
|
1
|
3.4
|
2
|
8.7
|
|
Всего
|
29
|
100
|
23
|
100
|
Таблица 2. Результаты лечения
Результаты лечения
раненых с огнестрельными переломами костей нижней конечности по данным
модифицированной шкалы Neer-Grantham-Shelton
|
Результат
|
Основная группа
|
Контрольная группа
| ||
|
Абс. ч.
|
%
|
Абс. ч.
|
%
| |
|
Хороший
|
46
|
80.
|
23
|
59
|
|
Удовлетворительный
|
10
|
17.5
|
11
|
28.2
|
|
Неудовлетворительный
|
1
|
1.8
|
5
|
12.8
|
|
Всего
|
57
|
100
|
39
|
100
|
Таким образом, принятая тактика лечения раненых с огнестрельными переломами костей конечностей позволила получить хорошие анатомо-функциональные результаты у 105 пострадавших (70,9 %).
Инфекционные осложнения у раненых, вошедших в основную группу, развились в 5,8 % наблюдений. В большинстве случаев это были поверхностные нагноения послеоперационных ран (3,5 %), которые не повлияли на результат лечения. Глубокое нагноение и хронический остеомиелит развились у 1,2 % раненых. У пострадавших контрольной группы инфекционные осложнения развились в 9,7 %, что больше на 3,9 %, чем у раненых основной группы, причем поверхностное нагноение выявлено в 4,8 %, глубокое нагноение – в 1,6 %. Также в этой группе в 3,2 % наблюдений отмечено развитие хронического остеомиелита. Сведения об инфекционных осложнениях, развившихся у раненых сравниваемых групп, представлены на рисунке 2.
Рисунок 2. Частота послеоперационных инфекционныхосложнений у раненых основной и контрольной групп (%)
С целью иллюстрации хирургической тактики и полученных результатов лечения раненых с огнестрельными переломами костей конечностей приводим следующие клинические наблюдения.
Раненый Л. 37 лет получил пулевое слепое ранение левого бедра, огнестрельный оскольчатый перелом бедренной кости со смещением отломков, шок I ст. На предыдущих этапах медицинской эвакуации в день ранения выполнены ПХО раны и фиксация бедренной кости стержневым аппаратом, проведена противошоковая терапия. После компенсации общего состояния, через 7 сут. после ранения доставлен в клинику. При осмотре отмечена нестабильность аппарата, а раны после хирургической обработки имели серозное отделяемое (рис. 3).
Рисунок 3. Раненый Л. 37 лет: а – внешний вид левого бедра; b и c – рентгенограммы левого бедра в прямой и боковой
проекциях. Бедренная кость фиксирована стержневым аппаратом (неудовлетворительное положение отломков)
Учитывая раздробленный, оскольчатый характер перелома диафиза левой бедренной кости на протяжении и нестабильность фиксации отломков бедренной кости одноплоскостным аппаратом, выполнен демонтаж стержневого аппарата и остеосинтез аппаратом Илизарова с восстановлением длины сегмента, устранением углового и ротационного смещения отломков. После стабилизации общего состояния раненого (55 баллов по шкале ВПХ-СС), его активизации и заживления ран мягких тканей, через 16 сут. после ранения выполнен остеосинтез бедренной кости интрамедуллярным гвоздем с блокированием (рис. 4). Кровопотеря во время операции составила 150 мл.
Рисунок 4. Раненый Л. 37 лет: а и b – рентгенограммы левого бедра после замены аппарата внешней фиксации в
прямой и боковой проекциях; c и d – рентгенограммы левого
бедра после внутреннего остеосинтеза интрамедуллярным гвоздем с блокированием в
прямой и боковой проекциях
Через 3 мес. при контрольном обследовании в условиях клиники отмечено восстановление амплитуды движений в суставах левой нижней конечности. Перестройка костной ткани и полноценное сращение бедренной кости отмечены через 8 мес. (рис. 5). Результат лечения по шкале Neer-Grantham-Shelton оценен как отличный (85 баллов).
Рисунок 5. Раненый Л. 37
лет: а – функциональные возможности через 3 мес. после операции; b и c – рентгенограммы
левого бедра через 8 мес. в прямой и боковой проекциях
Раненый Т. 30 лет получил пулевое слепое ранение правого бедра с оскольчатым переломом диафиза бедренной кости и первичным дефектом костной ткани на протяжении 3 см.
На предыдущем этапе медицинской эвакуации в день ранения выполнены ПХО раны и фиксация бедренной кости стержневым аппаратом. Раны зажили без осложнений. Через 1 мес. доставлен в клинику военной травматологии и ортопедии ВМедА. Внешний вид пораженного сегмента и рентгенограммы правого бедра при поступлении представлены на рисунке 6.
Рисунок 6. Раненый Т. 30 лет: а – внешний вид правого бедра; b и c –
рентгенограммы правого бедра при поступлении в прямой и боковой проекциях
После углубленного обследования, учитывая удовлетворительное состояние раненого, заживление раны мягких тканей и отсутствие воспалительных явлений вокруг стержней, но неудовлетворительное положение отломков диафиза бедренной кости, было принято решение перейти на последовательный остеосинтез с открытой репозицией из небольшого доступа с целью коррекции отломков в боковой проекции и фиксацией интрамедуллярным гвоздем с блокированием и рассверливанием костномозгового канала. Интраоперационная кровопотеря составила около 600 мл.
В послеоперационном периоде проведено реабилитационное лечение, направленное на восстановление функции правой нижней конечности. Дозированная нагрузка на правую ногу разрешена после стихания болевого синдрома на 3 сут. после операции. Через 2 мес. осмотрен в клинике, выявлена разгибательная контрактура правого коленного сустава с умеренным нарушением функции (рис. 7). Отмечен хороший функциональный результат. Поздних инфекционных осложнений после операции не отмечено. На контрольных рентгенограммах, выполненных через 7 мес. после операции, выявлена консолидация сложного многооскольчатого огнестрельного перелома бедренной кости с укорочением сегмента на 2,5 см. Результат лечения по шкале Neer-Grantham-Shelton оценен как удовлетворительный (68 баллов).
Рисунок 7. Раненый Т. 30 лет: а и b – рентгенограммы правого бедра через 7 мес. после остеосинтеза
гвоздем в прямой и боковой проекциях, отмечена консолидация огнестрельного
перелома
Через 8 мес. после остеосинтеза выполнено удлинение бедренной кости на 2,5 см путем формирования костного регенерата на интрамедуллярном гвозде (патент на изобретение № 2372875). С этой целью в подвертельной области выполнена остеотомия и наложен дистракционный спице-стержневой аппарат. Через 10 сут. начата дистракция со скоростью 1 мм в сут. (рис. 8).
Рисунок 8. Раненый Т. 30 лет: а и b –
рентгенограммы правого бедра после остеотомии в подвертельной области в прямой и
боковой проекциях, наложен дистракционный аппарат, начата дистракция
После достижения нужной длины бедренной кости выполнено дистальное блокирование интрамедуллярного гвоздя и демонтаж аппарата внешней фиксации (рис. 9).
Рисунок 9. Раненый Т. 30 лет: а – функциональные возможности пострадавшего после
удлинения бедренной кости; b и
c– рентгенограммы правого бедра после
удлинения на 2,5 см,
визуализируется костный регенерат в области остеотомии
ВЫВОДЫ:
1. Последовательный минимально-инвазивный остеосинтез по сравнению с последовательно выполненной открытой репозицией, внутренней фиксацией огнестрельных переломов костей конечностей достоверно (p < 0,05) позволяет снизить величину интраоперационной кровопотери на 29 %, сократить средние сроки стационарного лечения раненых на 44,8 сут., снизить частоту нарушения консолидации переломов конечностей на 15,2 %, снизить частоту инфекционных осложнений на 4,8 %, увеличить частоту отличных и хороших результатов лечения на 24,9 %.
2. Разработанная и клинически апробированная предложенная хирургическая тактика лечения раненых, основанная на комплексном подходе в оценке общих и местных нарушений при огнестрельном переломе длинной трубчатой кости, а также использовании последовательного внутреннего остеосинтеза, позволяет в 70,9 % случаев получить хорошие анатомо-функциональные результаты.
Следует отметить, что представленные нами результаты лечения раненых не противоречат опыту, освещенному в иностранной литературе. Так, при применении интрамедуллярного остеосинтеза у 160 раненых с огнестрельными переломами бедренной и большеберцовой костей в военном госпитале г. Сана (Народная демократическая республика Йемен) было отмечено, что функциональное восстановление раненых при двухэтапной методике лечения происходит быстрее [25]. Представлены материалы лечения 28 раненых с огнестрельными переломами бедра и голени в Федеральном медицинском центре в Ово (Нигерия). Автор указывает на отсутствие глубоких нагноений и хорошие анатомо-функциональные результаты при применении внутреннего остеосинтеза [28]. Представляют интерес результаты лечения 81 раненого с огнестрельными переломами бедренной кости в госпитале Детройта (США) с применением интрамедуллярного остеосинтеза. Ни у одного раненого инфекционных осложнений отмечено не было [26].
ЛИТЕРАТУРА:
1. Shapovalov VM. Combat damages of extremities: infrastructure of wounds and features of patients’ condition in period of local wars. Traumatology and Orthopedics of Russia. 2006; 2: 301-302. Russian (Шаповалов В.М. Боевые повреждения конечностей: инфраструктура ранений и особенностей состояния раненых в период локальных войн // Травматология и ортопедия России. 2006. № 2. С. 301-302)
2. Owens BD, Kragh JF, Macatis J, Svoboda SJ, Wenke JC. Characterization of extremity wounds in Operation Iraqi Freedom and Operation Enduring Freedom. Ortop Trauma. 2007; 21: 254-257
3. Alekseev AV, Ozeretskovskiy AV, Tyurin MV. Gunshot injuries from 5.56 mm bullets. Military Medical Journal. 1989; 8: 73-75. Russian (Алексеев A.B., Озерецковский A.B., Тюрин М.В. Огнестрельные ранения пулями 5,56 мм // Военно-медицинский журнал. 1989. № 8. С. 73-75)
4. Ovdenko AG. Gunshot wounds and gunshot osteomyelitis of extremities. St. Petersburg, 2010. 239 p. Russian (Овденко А.Г. Огнестрельные ранения и огнестрельный остеомиелит конечностей. СПб., 2010. 239 с.)
5. Shapovalov VM. Blast damages of extremities and their prevention. Substantiation and implementation of individual protective measures for legs of military personnel: abstracts of dissertation of PhD in medicine. L., 1989. 325 p. Russian (Шаповалов В.М. Взрывные повреждения конечностей и их профилактика. Обоснование и внедрение индивидуальных средств защиты ног военнослужащих: автореф. дис. … д-ра мед. наук. Л., 1989. 325 с.)
6. Shapovalov VM, Khominets VV, Averkiev DV, Kudyashev AL, Ostapchenko AA. The features of arrangement of specialized orthopedic and traumatological care for patients with gunshot fractures of long bones of extremities according to the experience with war conflicts in the Northern Caucasus. Genius of Orthopedics. 2011; 2: 118-122. Russian (Шаповалов В.М., Хоминец В.В., Аверкиев Д.В., Кудяшев А.Л., Остапченко А.А. Особенности оказания специализированной ортопедотравматологической помощи раненым с огнестрельными переломами длинных костей конечностей по опыту боевых действий на Северном Кавказе // Гений ортопедии. 2011. № 2. С. 118-122)
7. Khominets VV., Shapovalov VM. The features of traumatological and orthopedic care in blasts in peace time. The Third Asian and Pacific Congress of Military Medicine: materials of congress. M.: GVMU, 2016. 214 p. (Хоминец В.В., Шаповалов В.М. Особенности травматолого-ортопедической помощи пострадавшим при взрывах мирного времени // 3 Азиатско-тихоокеанский конгресс по военной медицине: материалы конгресса. М.: ГВМУ, 2016. С. 214)
8. Shapovalov VM, Gladkov RV. Combat injuries in peace time: epidemiology, pathogenesis and main clinical manifestations. Medicobiological and social-psychological problems of safety in emergency situations. 2014; 3: 5-16. Russian (Шаповалов В.М., Гладков Р.В. Взрывные повреждения мирного времени: эпидемиология, патогенез и основные клинические проявления // Медико-биологические и социально-психологические проблемы безопасности в чрезвычайных ситуациях. 2014. № 3. С. 5-16)
9. Shapovalov VM, Samokhvalov IM, Lytaev SA. Features of organization of care for victims of technogenic disasters and terrorist attacks. Quality Management in Healthcare and Social Development. 2012; 14: 57-63. Russian (Шаповалов В.М., Самохвалов И.М., Лытаев С.А. Особенности организации помощи пострадавшим при техногенных катастрофах и террористических актах // Менеджмент качества в сфере здравоохранения и социального развития. 2012. № 14. С. 57-63)
10. Covery DC, Born CT. Blast Injuries: Mechanics and Wounding Patterns. Journal of surgical orthopedic advances. 2010; 1: 8-12
11. Boyarintsev VV, Gavrilin SV, Ganin VN, Borisov MB, Golovko KP, Polyushkin SV. Optimization of surgical management in patients with severe sociated gunshot injuries to extremities. Military Medical Journal. 2008; 1: 32-37. Russian (Бояринцев В.В., Гаврилин С.В., Ганин В.Н., Борисов М.Б., Головко К.П., Полюшкин С.В. Оптимизация хирургической тактики у раненых с тяжелой сочетанной огнестрельной травмой конечностей // Военно-медицинский журнал. 2008. №1. С. 32-37)
12. Brizhan LK. The system of treatment for patients with gunshot fractures of long bones of extremities: abstracts of dissertation of PhD in medicine. M., 2010. 336 p. Russian (Брижань Л.К. Система лечения раненых с огнестрельными переломами длинных костей конечностей: дис. … д-ра мед. наук. М., 2010. 336 с.)
13. Gritsyuk AA. Reconstructive and plastic surgery of combat damages of extremities: abstracts of dissertation of PhD in medicine. M., 2006. 46 p. Russian (Грицюк А.А. Реконструктивная и пластическая хирургия боевых повреждений конечностей: автореф. дис. … д-ра мед. наук. М., 2006. 46 с.)
14. Dedushkin VS. Gunshot wounds of extremities from modern high-velocity projectiles: abstracts of dissertation of PhD in medicine. L., 1983. 505 p. Russian (Дедушкин B.C. Огнестрельные ранения конечностей современными высокоскоростными снарядами: автореф. дис. … д-ра мед. наук. Л., 1983. 505 с.)
15. Pechkurov AL, Khominets VV, Kapilevich BYa. The first experience with use of technique of sequential osteosynthesis in treatment of patients with femoral fractures. In: Actual problems of modern severe injury: abstracts of All-Russian scientific conference. St. Petersburg. 2001. 93-94 p. Russian (Печкуров А.Л., Хоминец В.В., Капилевич Б.Я. Первый опыт применения технологии последовательного остеосинтеза в процессе лечения раненых с огнестрельными переломами бедра // Актуальные проблемы современной тяжелой травмы : тезисы Всероссийской научной конференции. СПб., 2001. С. 93-94)
16. Revskoy AK, Lyufing AA, Nikolenko VK. Gunshot wounds of extremities: guidance for doctors. M.: Meditsina, 2007. 272 p. Russian (Ревской А.К., Люфинг А.А., Николенко В.К. Огнестрельные ранения конечностей: руководство для врачей. М.: Медицина, 2007. 272 с.)
17. Samokhvalov IM, Ganin VN, Borisov MB, Rozbitskiy VV, Grebnev AR, Denisenko VV. Prevention of infectious complications in patients with polytrauma at multi-staged treatment of fractures of long bones of extremities. Infections in Surgery. 2011; 3: 3-7. Russian (Самохвалов И.М., Ганин В.Н., Борисов М.Б., Розбицкий В.В., Гребнев А.Р., Денисенко В.В. Профилактика инфекционных осложнений у пострадавших с политравмой при многоэтапном лечении переломов длинных костей конечностей // Инфекции в хирургии. 2011. № 3. С. 3-7)
18. Khominets VV. Arrangement and improvement of the system of specialized traumatological care for victims with fractures of long bones of extremities and treatment in medical facilities of RF Ministry of Defense: dissertation of PhD in medicine. St. Petersburg, 2012. 404 p. Russian (Хоминец В.В. Организация и совершенствование системы специализированной травматологической помощи раненым и пострадавшим с переломами длинных костей конечностей и их лечения в лечебных учреждениях минобороны России : дис. … д-ра мед. наук. Спб., 2012. 404 с.)
19. Shapovalov VM, Khominets VV. Features of sequential osteosynthesis in treatment of patients with gunshot fractures of long bones. Genius of Orthopedics. 2010; 3: 5-12. Russian (Шаповалов В.М., Хоминец В.В. Возможности последовательного остеосинтеза при лечении раненых с огнестрельными переломами длинных костей конечностей // Гений ортопедии. 2010. №3. С. 5-12)
20. Owens BD, Belmont PJ. Combat orthopedic surgery: lessons learned in Iraq and Afghanistan. SLACK Incorporated, 2011. 328 p.
21. Rhee PM, Moore EE, Joseph B, Tang A, Pandit V, Vercruysse G. Gunshot wounds: A review of ballistics, bullets, weapons, and myths. Trauma and Acute Care Surgery. 2016; 80: 853-867
22. Sathiyakumar V, Thakore RV, Stinner DJ, Obremskey WT, Ficke JR, Sethi MK. Gunshot-induced fractures of the extremities: a review of antibiotic and debridement practices. Curr Rev Musculoskelet Med. 2015; 8: 276-289
23. Akhmedov BA, Tikhilov RM. Surgical treatment of intraarticular gunshot injuries to big joints of extremities. Traumatology and Orthopedics of Russia. 2008; 2: 5-13. Russian (Ахмедов Б.А., Р.М. Тихилов Р.М. Оперативное лечение внутрисуставных огнестрельных повреждений крупных суставов конечностей // Травматология и ортопедия России. 2008. № 2. С. 5-13)
24. Kozlov VK, Akhmedov BG, Chililov AM. Clinical experience with various techniques of complex treatment with gunshot fractures of extremities bones. Surgery. Journal named after Pirogov NI. 2017; 3: 61-69 p. Russian (Козлов В.К., Ахмедов Б.Г., Чилилов А.М. Клинический опыт применения различных методик комплексного лечения раненых с огнестрельными переломами костей конечностей // Хирургия. Журнал им. Н.И. Пирогова. 2017. № 3. С. 61-69)
25. Al-Nozeyli KhA, Nagi Nasr AM, Golubev GSh, Golubyev VG. Conversion of extrafocal osteosynthesis into intramedullary locked one in gunshot fractures of the femur and the leg. Critical Care Medicine. 2010; 4: 51-59. Russian (Аль-Нозейли Х.А., Наги Наср А.М., Голубев Г.Ш., Голубев В.Г. Конверсия внеочагового остеосинтеза в интрамедуллярный блокируемый при огнестрельных переломах бедра и голени // Медицина критических состояний. 2010. № 4. С. 51-59)
26. Dougherty PJ, Petra Gherebeh P, Zekaj M, Sethi S, Oliphant B, Vaidya R. Retrograde versus antegrade intramedullary nailing of gunshot diaphyseal femur fractures. Clinical Orthopedics and Related Research. 2013; 12: 3974-3980
27. Khominets VV., Zhigalo AV, Mikhaylov SV, Shakun DA, Shchukin AV, Foos IV, Pochtenko VV. Plastic surgery of gunshot defects of soft tissues of extremities with use of triangle flaps. Military Medical Journal. 2015; 8: 17-22. Russian (Хоминец В.В., Жигало А.В., Михайлов С.В., Шакун Д.А., Щукин А.В., Фоос И.В., Почтенко В.В. Пластика огнестрельных дефектов мягких тканей конечностей треугольными лоскутами // Военно-медицинский журнал. 2015. № 8. С. 17-22)
28. Olasinde AA, Ogunlusi JD, Ikem IC. Outcomes of the treatment of gunshot fractures of lower extremities with interlocking nails. Orthopaedic Journal Summer. 2012; 4: 48-51
Статистика просмотров
Загрузка метрик …
Ссылки
- На текущий момент ссылки отсутствуют.
Морфологические изменения в зонах огнестрельной раны мягких тканей бедра и методы их коррекции (экспериментальное исследование)
1. Абрамян А.В. Эндолимфатическая аналгезия / А.В.Абрамян, Ю.Б.Тебердиев, А.Н.Гричановский // Проблемы клинической лимфологии и эн-доэкологии: Материалы первой Рос. науч. конф. с междунар. участием. М.; Сочи, 1997. — С. 86-87.
2. Аксенова С.В. Исследование бактерицидного действия озона в эксперименте / С.В.Аксенова, А.И.Корабельников, А.А.Оспанов // Клинич. медицина. Алматы, 1995. — Т. 2. — С. 57-60.
3. Алексеев А.В. Огнестрельные ранения пулями калибра 5,56 мм /
4. A.В.Алексеев, Л.Б.Озерецковский, М.В.Тюрин // Воен.-мед. журн. 1989. — №8. — С. 73-75.
5. Алексеев К.В. Перспективные противовоспалительные препараты для заживления ран / К.В.Алексеев, В.Я.Коновалов, О.И.Слюсар и др // Воен.-мед. журн. 2000. — №1. — С. 85-86.
6. Алиев М.А. Применение озона в хирургической клинике / М.А.Алиев, Л.И.Иоффе // Применение озона в медицине: Материалы Респ. науч. конф. -Алматы, 1993.-С. 4-5.
7. Алиев М.Х. Новое в арсенале лимфотропных средств / М.Х.Алиев, Я.Д.Мамедов, С.М.Бабаева // Проблемы клинической лимфологии и эндоэколо-гии: Материалы первой Рос. науч. конф. с междунар. участием. М.; Сочи, 1997. — С. 66-67.
8. Анисимов В.Н. Учение об огнестрельной ране и ее лечении /
9. B.Н.Анисимов / Нижегород. мед. ин-т. Н. Новгород: Б. и., 1991. -17 с.
10. Анисимов В.Н. О возможности воздействия на репаративные процессы в ране / В.Н.Анисимов, А.В.Воробьев // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. науч. конф. JL, 1991. — С. 4-5.
11. Аничков Н.Н. Морфология заживления ран / Н.Н.Аничков, К.Г.Волкова, В.Г.Гаршин. М.: Медгиз, 1951. — 128 с.
12. Арьев Т.Я. Оперативная техника первичной хирургической обработки ран / Т.Я.Арьев. М.: Медгиз, 1942. — 18 с.
13. Аспатаров Э.А. Лечение озоном местной хирургической инфекции / Э.А.Аспатаров // Применение озона в медицине: Материалы Республ. науч. конф. Алматы, 1993. — С. 9-10.
14. Бадиков В.Д. Микробиология боевой хирургической травмы: Авто-реф. дис. д-ра мед. наук / Бадиков В.Д. СПб., 2000. — 41 с.
15. Баранов А.А. Непрямая эндолимфатическая терапия. Обоснование метода и его использование при лечении гнойно-воспалительных хирургических заболеваний: Автореф. дис. . канд. мед. наук / Баранов А.А. М., 1986. — 25 с.
16. Баткаев Э.А. Лимфотропная активность лидазы фактор оптимизации антибиотикотерапии сифилиса / Э.А.Баткаев, Ю.Е.Выренков, Р.Ш.Фаттяхетдинов // Проблемы клинической лимфологии и эндоэкологии:
17. Материалы первой Рос. науч. конф. с междунар. участием. М.; Сочи, 1997. -С. 93-94.
18. Белов С.В. Применение физических методов в хирургии / С.В.Белов // Мед. техника. -1994. №4. — С. 11-14.
19. Белоусов Ю.Б. Клиническая фармакология и фармакотерапия / Ю.Б.Белоусов, В.С.Моисеев, В.К.Лепахин. М.: Универсум, 1993. — 397 с.
20. Беляев A.M. Коррекция морфофункциональных расстройств в огнестрельной ране мягких тканей конечности: Дис. . канд. мед. наук / Беляев A.M. СПб., 1993.-203 с.
21. Беркутов А.Н. Лечение огнестрельных ран: Лекция / А.Н.Беркутов. -Л.: ВМедА, 1978. 77 с.
22. Берченко Г.Н. Морфологические аспекты длительно заживающих огнестрельных ран / Г.Н.Берченко // Материалы Всесоюз. юбил. конф. Л., 1991. -С. 9-10.
23. Берченко Г.Н. Гистологические и электронно-микроскопические особенности заживления огнестрельных ран у раненых, леченных традиционными методами / Г.Н.Берченко // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998. — С. 28.
24. Билич Г.Л. Механизмы восстановительных морфогенезов / Г.Л.Билич, Л.В.Назарова // Морфология. 1993. — Т. 105, вып. 9/10. — С. 48-49.
25. Бисенков Л.Н. Эндолимфатическая антибиотикотерапия в комплексном лечении острых абсцессов легких / Л.Н.Бисенков, А.П.Чуприна // Вестн. хирургии. 1998. — Т. 157, №5. — С. 109-111.
26. Бородин Ю.И. Сорбционно-аппликационные и лимфотропные методы в комплексном лечении ожогов / Ю.И.Бородин, М.С.Любарский, А.Ю.Летягин. -Новосибирск: Наука, 1995. 235 с.
27. Бородин Ю.И. Функциональная анатомия лимфатического узла / Ю.И.Бородин, М.Р.Сапин, Л.Е.Этинген и др. Новосибирск: Наука, 1992. — 125 с.1. Р1 ш
28. Брюсов П.Г. Динамика микрососудистых изменений в огнестрельной ране / П.Г.Брюсов, Н.М.Кузнецов, В.Н.Долишний // Воен.-мед. журн. 1991. -№ 7. — С. 4-6.
29. Брюсов П.Г. Современная огнестрельная травма / П.Г.Брюсов, В.И.Хрупкин // Воен.-мед. журн. -1996. №2. — С. 23-27.
30. Брюсов П.Г. Боевые повреждения конечностей / П.Г.Брюсов, В.М.Шаповалов, А.А.Артемьев и др. М.: ГЭОТАР, 1996. — 127 с.
31. Булынин В.И. Применение гидропрессивного метода при лечении огнестрельных ран / В.И.Булынин, А.А.Глухов, Ю.М.Зубков и др // Воен.-мед. журн. -1997. №7. — С. 20-24.
32. Буянов В.М. Лимфология эндотоксикоза / В.М.Буянов, А.А.Алексеев. М.: Медицина, 1990. — 272 с.
33. Буянов В.М. Лекарственное насыщение лимфатической системы / В.М.Буянов, К.Ю.Данилов, А.А.Алексеев, И.В.Сорокин. Саранск: Изд-во Са-рат. ун-та, 1990. — 213 с.
34. Буянов В.М. Лекарственное насыщение лимфатической системы / В.М.Буянов, К.Ю.Данилов, А.П.Радзиховский. Киев: Наукова думка, 1991. -133 с.
35. Вахтель B.C. Лимфообращение при травматических повреждениях конечностей / В.С.Вахтель // Вестн. рентгенологии и радиологии. -1946. Т. 36, №4. -С. 3-11.
36. Величко М.А. Структура безвозвратных потерь в современных вооруженных конфликтах / М.А.Величко, В.И.Юдин, Е.К.Красиков // Воен.-мед. журн. 1997. — №1. — С. 64-68.
37. Воробьев В.В. Этапное лечение огнестрельных ран / В.В.Воробьев // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. конф. Л., 1991. -С. 79-80.
38. Воробьев В.В. Патогенез и лечение огнестрельных ран мягких тканей конечностей: Дис. д-ра мед. наук / Воробьев В.В. СПб., 1995. — 356 с.
39. Гирголав С.С. Огнестрельная рана / С.С.Гирголав. Л.: Изд-во Воен.-мед. акад., 1956. — 330 с.
40. Горня Ф.И. К вопросу о проведении некоторых оперативных вмешательств в условиях городского травматологического пункта / Ф.И.Горня, И.Ф.Василикэ, М.И.Шпизель // Ортопедия, травматология и протезирование. -1985. №2. — С. 65-67.
41. Гринев М.В. К вопросу о хирургической обработке огнестрельных ран / М.В.Гринев, В.В.Воробьев // Вестн. хирургии. 1996. — Т. 155, №6. — С. 57-61.
42. Гринев М.В. Сравнительная характеристика огнестрельной травмы мирного и военного времени / М.В.Гринев, Г.А.Макиенко // Огнестрельные ранения и взрывная травма: Сб. науч. тр. СПб., 1996. — С. 5-10.
43. Губченко И.П. Композиционный препарат на основе антиоксидантов для местного лечения огнестрельных ран / И.П.Губченко, Б.Я.Рудаков // Актуальные вопросы инфекции в хирургии: Материалы науч.-практ. конф. М., 1999.-С. 129-131.
44. Губченко И.П. Применение газотоковой коагуляции для местного лечения при огнестрельных ранах / И.П.Губченко, В.И.Хрупкин, П.В.Писаренко и др // Вестн. хирургии. 2000. — Т. 159, №1. — С. 33-37.
45. Гудзь Ю.В. Местное применение сорбентов при лечении огнестрельных ранений кисти / Ю.В.Гудзь, А.А.Артемьев // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. конф. JL, 1991. — С. 81-82.
46. Гуманенко Е.К. Огнестрельные ранения мирного времени / Е.К.Гуманенко // Вестн. хирургии. -1998. Т. 157, №5. — С. 62-67.
47. Гуманенко Е.К. Огнестрельные ранения как проблема современной хирургии повреждений / Е.К.Гуманенко, И.М.Самохвалов // Вестн. хирургии. -1997.-Т. 156,№5.-С. 92-98.
48. Давыдовский И.В. Огнестрельная рана человека. Морфологический и общепатологический анализ / И.В.Давыдовский. М.: Изд-во Акад. мед. наук СССР, 1952.-Т. 1.-360 с.
49. Данилов Р.К. Реакции клеток и тканей и их жизнеспособность в огнестрельной ране / Р.К.Данилов // Общая патология и медицинская реабилитация. -СПб., 1994.-С. 54-61.
50. Данилов Р.К. Морфофункциональная характеристика тканей при огнестрельном повреждении / Р.К.Данилов, С.Э.Русакова // Морфология. 1996. — Т. 109, №9.-С. 47-48.
51. Дедушкин B.C. Цена стандартной хирургической тактики при лечении боевых ранений конечностей / В.С.Дедушкин, А.А.Артемьев // Опыт советской медицины в Афганистане: Тез. докл. Всеарм. науч. конф. М., 1992. — С. 73-74.
52. Джумабаев С.У. Лимфатическая терапия р хирургии / С.У.Джумабаев, И.Р.Файзиев, А.Т.Султанов. Ташкент: Медицина, 1991. — 236 с.
53. Джумабаев С.У. Место региональной лимфатической терапии в клинике / С.У .Джумабаев, В.А.Хакимов // Проблемы клинической лимфологии и эндоэкологии: Материалы первой Рос. науч. конф. с междунар. участием. М.; Сочи, 1997.-С. 101-102.
54. Долишний В.Н. Микрососудистые реакции в огнестрельной ране / В.Н.Долишний, Н.М.Кузнецов // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. науч. конф. Л., 1991. — С. 20-21.
55. Дуденко Г.И. Эффективность эндолимфатического введения антибиотиков в комплексном лечении гнойно-воспалительных процессов в мягких тканях / Г.И.Дуденко, Г.Д.Петренко, А.А.Антонов и др // Клинич. хирургия. 1990. -№1.-С. 33-35.
56. Дулаев А.К. Система адаптации и заживление огнестрельных ран конечностей / А.К.Дулаев, А.Н.Ерохов, А.А.Клишов, В.Г.Гололобов // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. юбил. конф. Л., 1991.-С. 21-22.
57. Дыскин Е.А. Развитие идеи Н.И.Пирогова о роли «Молекулярного сотрясения» в патогенезе огнестрельной раны / Е.А.Дыскин // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. конф. Л., 1991. — С. 22-24.
58. Дыскин Е.А. Ранение современным стрелковым оружием и международное гуманитарное право / Е.А.Дыскин, Л.Б.Озерецковский, В.Л.Попов, М.В.Тюрин // Воен.-мед. журн. 1992. — №1. — С. 4-10.
59. Епифанов М.В. Некоторые физические методы санации гнойных огнестрельных ран: Дис. . канд. мед. наук / Епифанов М.В. Л., 1987. — 153 с.
60. Ерм >ов А.С. Огнестрельные ранения новая проблема хирургии мирного времени / А.С.Ермолов, М.М.Абакумов, В.В.Лебедев и др // Современная огнестрельная травма: Материалы Всерос. науч. конф. — СПб., 1998. — С. 16-17.
61. Ерохов А.Н. Патофизиологические предпосылки прогнозирования раневого процесса и оптимизации лечения раненых в конечности / А.Н.Ерохов // Клинич. медицина и патофизиология. -1997. №1. — С. 48-52.
62. Ерюхин И.А. О хирургической обработке огнестрельных ран / И.А.Ерюхин // Воен.-мед. журн. 1992. — №1. — С. 25-28.
63. Ерюхин И.А. Патогенез и лечение огнестрельной раны мягких тканей / И.А.Ерюхин, В.М.Жирновой, В.И.Хрупкин // Вестн. хирургии. 1990. — Т. 145, №8. — С. 53-58.
64. Ерюхин И.А. Раневая инфекция / И.А.Ерюхин, А.С.Рожков, С.А.Шляпников, А.К.Рыбкин // Вестн. хирургии. 1992. — Т. 149, №9/10. — С. 206-215.
65. Ерюхин И.А. Лечение сочетанных и взрывных повреждений на этапах медицинской эвакуации / И.А.Ерюхин, В.И.Хрупкин, И.М.Самохвалов // Воен.-мед. журн. 1992. — №4/5. — С. 45-49.
66. Ефименко Н.А. Применение сорбционных материалов в комплексном лечении гнойных ран / Н.А.Ефименко, О.И.Нуждин // Воен.-мед. журн. 1998. -№7. — С. 28-32.
67. Ефименко Н.А. Применение газотоковой коагуляции для лечения огнестрельных ран / Н.А.Ефименко, В.И.Хрупкин, И.П.Губченко, Л.В.Писаренко // Актуальные вопросы инфекции в хирургии: Материалы науч.-практ. конф. -М., 1999.-С. 54-56.
68. Жиляев Е.Г. Применение кремнийорганических сорбентов при лечении экспериментальных гнойных ран / Е.Г.Жиляев, А.А.Чернецов, Ф.Е.Шин // Воен.-мед. журн. -1995. №1. — С. 55.
69. Жугашева С.К. Новые данные к обоснованию интранодулярной эндо-лимфатической терапии хирургической инфекции / С.К.Жугашева // Новое в хирургии: Межвуз. сб. республик СНГ. -1994. Т. 2. — С. 102-105.
70. Жуковский В.А. Современные текстильные материалы медицинского назначения для хирургической обработки огнестрельных ран / В.А.Жуковский // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998.-С. 36.
71. Зубарев П.Н. Особенности хирургической помощи на этапах медицинской эвакуации при ведении боевых действий в условиях горно-пустынной местности: Дис. д-ра мед. наук / Зубарев П.Н. JL, 1985. — 272 с.
72. Зубарев П.Н. Особенности течения гнойных осложнений огнестрельных ран в Афганистане и нерешенные вопросы их профилактики и лечения / П.Н.Зубарев, М.В.Епифанов, К.М.Крылов, В.Д.Бадиков // Воен.-мед. журн. -1992. -№4/5.-С. 52-54.
73. Зубарев П.Н. Антеградная эндолимфатическая инфузия антибиотиков в лечении внутрибрюшных инфильтратов и абсцессов / П.Н.Зубарев, Г.И.Синенченко // Вестн. хирургии. 1988. — Т. 140, №3. — С. 125-127.
74. Зуев В.К. Лечение ранений мягких тканей в базовом госпитале / В.К.Зуев, С.Н.Татарин, Г.Т.Абаев, Ю.Н.Фокин // Воен.-мед. журн. 1998. — №4. -С. 61-62.
75. Зыбина Н.Н. Биохимия огнестрельной раны / Н.Н.Зыбина, В.А.Попов // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. конф. Л., 1991.-С. 28-29.
76. Измайлов Г.А. Способ внеочагового контролируемого вульносинтеза и адаптационно-репозиционное устройство для его осуществления / Г.А.Измайлов, С.Г.Измайлов, А.Н.Попов // Вестн. хирургии. 1996. — Т. 155, № 3. — С. 59-62.
77. Измайлов С.Г. Местное применение ксимедона для стимуляции процессов регенерации / С.Г.Измайлов // Актуальные вопросы инфекции в хирургии: Материалы науч.-практ. конф. М., 1999. — С. 135-136.
78. Измайлов С.Г. Применение адаптационно-репозиционных аппаратов для закрытия гранулирующих ран мягких тканей / С.Г.Измайлов, В.В.Бесчастнов // Вестн. хирургии. 2000. — Т. 159, №2. — С. 66-70.
79. Исаков В.Д. Механизмы поражающего действия факторов выстрела и их судебно-медицинская оценка: Дис. . д-ра мед. наук / Исаков В.Д. СПб., 1993. — 466 с.
80. Каверина К.Г. Антилимфолин-К-3 с антибактериальной направленностью / К.Г.Каверина, Т.А.Чулок, З.К.Бодина и др // Проблемы клинической лимфологии и эндоэкологии: Материалы первой Рос. науч. конф. с междунар. участием. М.; Сочи, 1997. — С. 69-70.
81. Каллистов Д.Б. Лечение боевых повреждений мягких тканей конечностей с использованием микроволнового излучения: Дис. . канд. мед. наук / Каллистов ДБ. СПб., 2000. — 162 с.
82. Каллистов ДБ. Микроволновая герапия при огнестрельных и термических повреждениях мягких тканей конечностей / Д.Б.Каллистов // Вестн. хирургии. 2000. — Т. 159, №5. — С. 35-38.
83. Карагезов П.А. Некоторые аспекты оказания специализированной хирургической помощи в экстремальных ситуациях / П.А.Карагезов, Б.Н.Цуцкиридзе // Воен.-мед. журн. -1997. №10. — С. 55-57.
84. Кесян Г.А. Местное лечение огнестрельных ран с использованием комплексного препарата на основе коллагена / Г.А.Кесян, Г.Н.Берченко, Р.К.Абоянц и др // Огнестрельная рана и раневая инфекция: Материалы Всесо-юз. конф. Л., 1991. — С. 86-87.
85. Клишов А.А. Клеточная дифферонная организация тканей и проблема заживления ран / А.А.Клишов, Г.А.Графова, Ю.К.Хилова и др // Арх. анатомии, гистологии и эмбриологии. -1990. Т. 98, вып. 4. — С. 5-23.
86. Колокольчикова Е.С. Некоторые закономерности физиологической и репаративной регенерации соединительнотканной основы кожи /
87. Е.С.Колокольчикова, Ю.А.Амирасланов // Арх. патологии. 1994. — Т. 56, вып. 5. — С. 34-39.
88. Корабельников А.И. Лимфогенная терапия / А.И.Корабельников // Клинич. медицина. Алматы, 1995. — Т. 2. — С. 75-79.
89. Корабельников А.И. Лимфогенная терапия в лечении хирургической инфекции / А.И.Корабельников // Материалы докл. 8 Всерос. съезда хирургов. -Краснодар, 1995. С. 500-501.
90. Корж А.А. К проблеме хирургической обработки ран / А.А.Корж // Вестн. хирургии. 1991. — Т. 146, №3. — С. 101-102.
91. Косачев И. Д. Организация квалифицированной и специализированной помощи раненым в войсковом районе при обеспечении боевых действий в Российской Армии / И.Д.Косачев // Тр. Воен.-мед. акад. 1993. — Т. 232. — С. 33-44.
92. Крейнес В.М. Использование липорана для профилактики развития вторичного некроза тканей после огнестрельного ранения / В.М.Крейнес, Г.Н.Чернобай, Я.М.Марголин // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. конф. Л., 1991. — С. 32-33.
93. Кудрявцев Б.П. Лазеротерапия огнестрельных ранений конечностей / Б.П.Кудрявцев, В.Д.Бицоев, А.А.Чернецов, С.Н.Бубнов // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998. — С. 68.
94. Кузин М.И. Иммунология раневой инфекции / М.И.Кузин, С.М.Белоцкий, В.А.Карлов // Раны и раневая инфекция. 2-е изд., доп. и пере-раб. — М.: Медицина, 1981. — С. 214-236.
95. Кузин М.И. Профилактическое применение антибиотиков в плановой абдоминальной хирургии / М.И.Кузин, А.И.Курочкина // Хирургия. 1986. -№3. — С. 7-11.
96. Кузин М.И. Патогенез раневого процесса / М.И.Кузин, Л.Л.Шимкевич / Раны и раневая инфекция. 2-е изд., доп. и перераб. — М.: Медицина, 1990. — С. 90-124.
97. Кузнецов Н.М. Лечебно-эвакуационная тактика при легких огнестрельных ранениях / Н.М.Кузнецов, В.Н.Долишний // Воен.-мед. журн. 1992. — № 6. — С. 4-6.
98. Кузнецов С.Л. Ультраструктура клеток-сателлитов при различных воздействиях / С.Л.Кузнецов, В.Л.Горячкина // Гистогенез и регенерация тканей: Материалы науч. конф. СПб., 1995. — С. 31-32.
99. Кункаева А.Ж. Определение частоты введения антибиотиков в зависимости от способа лимфогенной терапии при перитоните / А.Ж.Кункаева, С.В.Аксенова, А.И.Корабельников // Новое в хирургии: Межвуз. сб. республик СНГ. -1994. Т. 2. — С. 52-54.
100. Лабораторные методы контроля эффективности антибактериальной терапии: Метод, рекомендации / М-во здравоохранения РСФСР; Сост.: Е.Н.Левина, О.С.Трескина, Л.М.Слепченко. -М.: Б.и., 1987. 18 с.
101. Лебедев В.Ф. Инфекционные осложнения ранений огнестрельным оружием / В.Ф.Лебедев // Актуальные вопросы инфекции в хирургии: Материалы науч.-практ. конф. М., 1999. — С. 7-8.
102. Левин Ю.М. Основы лечебной лимфологии / Ю.М.Левин. М.: Медицина, 1986. — 287 с.
103. Левин Ю.М. Эндолимфатическая и лимфотропная терапия / Ю.М. Левин, С.У.Джумабаев, В.М.Буянов и др. Ташкент: Медицина, 1987. — 111 с.
104. Лечение раненых в мягкие ткани современным стрелковым оружием на этапах медицинской эвакуации: Метод, рекомендации / М-во обороны Рос. Федерации Глав. Воен.-мед. упр.; Сост.: А.В.Алексеев, В.И.Хрупкин. Л.: ВМе-дА, 1990. — 22 с.
105. Лимфогенная детоксикация / Под ред. В.М. Буянова. Киев: Наукова думка, 1988. — 226 с.
106. Лоховицкий С.В. Эндолимфатическое лечение хирургической инфекции: новая концепция этиологической и патогенетической терапии /
107. С.В.Лоховицкий // Новое в лимфологии: клиника, теория, эксперимент: Материалы науч. конф. М., 1993. — С. 70-71.
108. Лоховицкий С.В. Эндолимфатическая терапия при гнойно-воспалительных заболеваниях конечностей и таза / С.В.Лоховицкий, Ю.М.Шептунов // Хирургия. -1984. №11. — С. 129-132.
109. Лыткин М.И. Огнестрельная травма / М.И.Лыткин, П.Н.Зубарев // Вестн. хирургии. -1995. Т. 154, №1. — С. 67-71.
110. Лыткин М.И. Хирургическая обработка ран / М.И.Лыткин, П.Н.Зубарев // Вестн. хирургии. 1990. — Т. 144, №5. — С. 3-8.
111. Ляшедько П.П. Первый опыт применения биорегулируемой электростимуляции для лечения огнестрельных ран / П.П.Ляшедько, В.П.П1ашенков // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998.-С. 41.
112. Мамакаев М.М. Изменение скорости распространения поверхностных акустических волн в прогнозировании и диагностике течения раневого процесса / М.М.Мамакаев, А.А.Сонуев, О.А.Салибаев // Хирургия. 2000. — №1. — С. 54-56.
113. Маргулис Ф.Б. Применение тиосульфата натрия с фибринолизином и непрямая эндолимфатическая антибиотикотерапия в комплексном лечении гнойных ран / Ф.Б.Маргулис, А.Н.Кахаров, П.К.Холматов // Клинич. хирургия. -1989. №1. — С. 56-57.
114. Матафанов В.А. Опыт лечения раненых лучом СОг-лазера / В.А.Матафанов // Опыт советской медицины в Афганистане: Тез. докл. Всеарм. науч. конф. М., 1992. — С. 34.
115. Медицинская микробиология / Под ред. А.М.Королюка, В.Б.Сбойчакова. СПб.: ВМедА, 1999. — Ч. 1. — 272 с.
116. Микробиологическая диагностика раневых инфекций в лечебно-диагностических учреждениях армии и флота: Метод, рекомендации / М-вообороны Рос. Федерации Глав. Воен.-мед. упр.; Сост.: В.М.Добрынин. М.: Б.и., 1999.-75 с.
117. Миннуллин И.П. Патогенетическое обоснование применения ГБО в комплексном лечении огнестрельных и минно-взрывных ранений / И.П.Миннуллин // Специализированная медицинская помощь при боевой патологии: Тез. докл. науч.-практ. конф. М., 1991. — С. 33-34.
118. Навашин С.М. Рациональная антибиотикотерапия: Справочник / С.М.Навашин, И.П.Фомина. 4-е изд., перераб. и доп. — М.: Медицина, 1982. -495 с.
119. Найденова Ю.Г. Морфологическая характеристика скелетной мышечной ткани в регенерационном гистогенезе: Дис. . канд. мед. наук / Найденова Ю.Г. СПб., 1997. — 191 с.
120. Новокшенов B.C. Новые аспекты профилактики и лечения инфекции при повреждении мягких тканей у легкораненых / В.С.Новокшенов, И.Г.Лещенко, В.Г.Малахов // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998. — С. 128-129.
121. Оглинда А.А. Регионарная лимфотропная терапия воспалительных процессов у детей раннего возраста / А.А.Оглинда // Проблемы клинической лимфологии и эндоэкологии: Материалы первой Рос. науч. конф. с междунар. участием. М.; Сочи, 1997. — С. 110-111.
122. Одинцова И.А. Регенерация скелетной мышечной ткани после огнестрельной травмы / И.А.Одинцова, Ю.Г.Найденова // Гистогенез и регенерация тканей: Материалы науч. конф. СПб., 1995. — С. 14-15.
123. Озерецковский Л.Б. Механизм огнестрельных ранений и особенности повреждений современными ранящими снарядами: Дис. . д-ра мед. наук / Озерецковский Л.Б. Л., 1989. — 348 с.
124. Озерецковский Л.Б. Особенности травматогенеза и баллистической характеристики огнестрельных ранений мирного времени / Л.Б.Озерецковский, И.А.Ерюхин, Д.В.Тулин, М.В.Тюрин // Вестн. хирургии. 1998. — Т. 157, №5. -С. 68-73.
125. Определение чувствительности микроорганизмов к антибиотикам методом диффузии в агар с использованием дисков: Метод, рекомендации / М-во здравоохранения СССР. М.: Б.и., 1983 — 26 с.
126. Особенности раневой баллистики и морфофункциональная характеристика огнестрельной костно-мышечной раны: Отчет о НИР / Воен.-мед. акад.; Руководитель Е.К. Гуманенко. СПб., 1999. — 77 с.
127. Павлов В.В. Осложнения непрямой лимфотропной терапии у больных с гнойными ранами / В.В.Павлов, В.П.Плешаков, И.В.Майбородин // Хирургия. -1999. №2. — С. 37-39.
128. Панов В.В. Использование «цитотимакола» для заживления огнестрельных ран мягких тканей / В.В.Панов, В.К.Зуев // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998. — С. 71-72.
129. Панченков Р.Т. Эндолимфатическая антибиотикотерапия / Р.Т.Панченков, Ю.Е.Выренков, И.В.Ярема, Э.Г.Щербакова. М.: Медицина, 1984. — 240 с.
130. Панченков Р.Т. Лимфостимуляция / Р.Т.Панченков, И.В.Ярема, Н.Н.Сильманович. М.: Медицина, 1986. — 239 с.
131. Пирогов Н.И. Собрание сочинений / Н.И.Пирогов. М.: Медицина, 1961.-Т. 5.-С. 192.
132. Покровская М.П. Цитология раневого экссудата как показатель процесса заживления раны / М.ПЛокровская, М.С .Макаров. М.: Медгиз, 1942. — 43 с.
133. Поляк М.С. Определение чувствительности микроорганизмов к про-тивомикробным препаратам «методом дисков» / М.С.Поляк // Лекция по фармакотерапии №1 (6). СПб., 1997. — 20 с.
134. Попов В.А. Этапное лечение огнестрельных ран / В.А.Попов, В.В.Воробьев // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. конф. Л., 1991. — С. 79-80.
135. Попов В.Л. Раневая баллистика / В.Л.Попов, Е.А.Дыскин // Тр. Во-ен.-мед. акад. 1994. — Т. 234. — 162 с.
136. Правила проведения научных исследований с использованием экспериментальных животных / Распоряжение АН СССР №120002496. М., 1980. — 10 с.
137. Пристайко Я.И. Возможности эндолимфатической терапии при лечении гнойно-воспалительных заболеваний / Я.И.Пристайко // Проблемы клинической лимфологии и эндоэкологии: Материалы первой Рос. науч. конф. с междунар. участием. М.; Сочи, 1997. — С. 112-113.
138. Путов Н.В. Дискуссия по докладу B.C. Дедушкина: «Актуальные вопросы лечения раненых в конечности» на 1867 заседании хирургического общества Н.И. Пирогова / Н.В.Путов // Вестн. хирургии. -1991. №1. — С. 151.
139. Рожков А.С. Инфекционные осложнения тяжелых механических травм: Дис. . канд. мед. наук / Рожков А.С. СПб., 1995. — 184 с.
140. Рудаков Б.Я. Поражающее действие огнестрельных ранящих снарядов / Б.Я.Рудаков // Диагностика и лечение ранений / Под ред. Ю.Г. Шапошникова. М., 1984.-С. 21-60.
141. Русаков А.Б. Опыт ВОВ и проблемы современной травматологии / А.Б.Русаков // Ортопедия, травматология и протезирование. -1985. №5. — С. 7-8.
142. Русакова С.Э. Морфофункциональная характеристика регенерацион-ного гистогенеза соединительной ткани кожи при огнестрельном повреждении: Дис. . канд. биол. наук / Русакова С.Э. СПб., 1998. — 184 с.
143. Саркисов Д.С. Морфология раневого процесса / Д.С.Саркисов, А.А.Пальцын, Л.И.Музыкант и др // Раны и раневая инфекция. 2-е изд-е, доп. и перераб. — М., 1990. — С. 38-82.
144. Селезнев С. А. Травматическая болезнь / С.А.Селезнев, Г.С.Худайбереков. Ашхабад: Илым, 1984. — 224 с.
145. Сидорин B.C. Патоморфология раневого процесса при травматической болезни у раненых / В.С.Сидорин // Патоморфология в СПб / Под ред. Н.М. Аничкова. СПб., 1993. — С. 177-192.
146. Смирнов А.В. Перспективы использования антигипоксантов в экстремальных условиях и в медицине катастроф / А.В.Смирнов, А.Л.Костюченко,
147. A.А.Воробьев и др // Экологическая патология и ее фармокоррекция: Тез. докл. 3 междунар. конф. Чита, 1991. — С. 86-87.
148. Смирнов М.И. О границах иссечения мышц при первичной обработке ран: Дис. канд. мед. наук / Смирнов М.И. Л., 1946. — 179 с.
149. Соколович Г.Е. Пути реализации концепции повышения эффективности первичной хирургической обработки огнестрельных ран / Г.Е.Соколович,
150. B.П.Рязанцев, Р.С.Баширов // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. конф. Л., 1991. — С. 105-107.
151. Странадко Е.Ф. Фотодинамическая терапия при гнойных заболеваниях мягких тканей / Е.Ф.Странадко, У.М.Карабаев, М.П.Толстых // Хирургия. 2000. — №9. — С. 69-71.
152. Ткаченко С.С. Хирургическая обработка ран проблема целостного организма / С.С.Ткаченко // Вестн. хирургии. -1992. — Т. 149, №7. — С. 261-264.
153. Ткаченко С.С. Квалифицированная и специализированная хирургическая помощь раненым в конечности / С.С.Ткаченко, В.С.Дедушкин, А.Н.Ерохов // Тр. Воен.-мед. акад. -1993. Т. 232. — С. 98-122.
154. Трусов A.JI. Специализированная помощь и лечение огнестрельных ранений на базе гарнизонного госпиталя / А.Л.Трусов, И.М.Самохвалов, Н.Д.Полукаров // Огнестрельные ранения и взрывная травма мирного времени. -СПб., 1996.-С. 97-102.
155. Указания по военно-полевой хирургии. М.: Элби, 2000. — 415 с.
156. Французов В.Н. Озонотерапия в комплексном лечении анаэробной неклостридиальной инфекции мягких тканей / В.Н.Французов, А.А.Новожилов // Воен.-мед. журн. -1997. №11. — С. 54.
157. Хилова Ю.К. Клеточно-дифферонный состав дермы после огнестрельного повреждения / Ю.К.Хилова // Критерии и методы оценки жизнеспособности тканей в раневом процессе: Материалы науч. конф. СПб., 1993. — С. 9-10.
158. Хилова Ю.К. Отсроченная гибель и парабиоз фибробластов кожи после огнестрельного повреждения / Ю.К.Хилова // Гистогенез и регенерация тканей: Материалы науч. конф. СПб., 1995. — С. 8-9.
159. Хрупкин В.И. Использование фибробластов для лечения гранулирующих ран / В.И.Хрупкин, А.В.Низовой, С.В.Леонов и др // Воен.-мед. журн. -1998.-№1.-С. 38-42.
160. Хрупкин В.И. Особенности диагностики и лечения раневой инфекции при сочетанной боевой травме / В.И.Хрупкин, Л.В.Писаренко // Актуальные вопросы инфекции в хирургии: Материалы науч.-практ. конф. М., 1999. -С. 11-13.
161. Цыбуляк Г.Н. Некоторые итоги изучения боевой хирургической патологии / Г.Н.Цыбуляк // Воен.-мед. журн. -1992. №4/5. — С. 49-51.
162. Ченцова М.И. Репаративный миогистогенез при действии иммуно-модуляторов: Дис. канд. мед. наук / Ченцова М.И. СПб., 1991. — 185 с.
163. Шальнев А.Н. Влияние местного применения антиоксидантов на инфекционные осложнения огнестрельных ран / А.Н.Шальнев, В.Г.Булгаков // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998.-С. 133-134.
164. Шальнев А.Н. Влияние слабых излучений на заживление огнестрельных кожно-мышечных ран конечностей / А.Н.Шальнев, И.Б.Сушко, А.С.Кузнецов и др // Огнестрельная рана и раневая инфекция: Материалы Все-союз. науч. конф. Л., 1991. — С. 62-63.
165. Шаповалов В.М. Ранняя коррекция нарушений местного кровотока при огнестрельных ранениях конечностей / В.М.Шаповалов, С.В.Долинин // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998.-С. 55.
166. Шаповалов В.М. Местная оксигенация зоны огнестрельного перелома при лечении раненых в конечности / В.М.Шаповалов, А.К.Дудаев, С.В.Михайлов и др // Воен.-мед. журн. 1996. — №3. — С. 26-31.
167. Шаповалов В.М. Научная разработка современной проблемы боевой травмы конечностей / В.М.Шаповалов, А.Н.Ерохов, С.С.Ткаченко // Анналы травматологии и ортопедии. -1996. №3. — С. 8-13.
168. Шапот Ю.Б. Огнестрельные ранения мирного времени / Ю.Б.Шапот, Б.Г.Чирицо, Н.Ю.Александров // Огнестрельные ранения и взрывная травма мирного времени. СПб., 1996. — С. 15-21.
169. Шапошников Ю.Г. Влияние антиоксидантных препаратов на заживление экспериментальных огнестрельных ран / Ю.Г.Шапошников, Г.Н.Берченко, Г.А.Кесян, И.Е.Кондратьева // Современная огнестрельная травма: Материалы Всерос. науч. конф. СПб., 1998. — С. 56.
170. Шапошников Ю.Г. К вопросу о профилактике и лечении гнойно-септических осложнений огнестрельных ран / Ю.Г.Шапошников, Б.Я.Рудаков, Г.А.Кесян и др // Огнестрельная рана и раневая инфекция: Материалы Всесоюз. конф.-Л., 1991.-С. 219-221.
171. Шатилов С.И. Опыт применения лимфотропной терапии / С.И.Шатилов // Проблемы клинической лимфологии и эндоэкологии: Материалы первой Рос. науч. конф. с междунар. участием. М.; Сочи, 1997. — С. 123124.
172. Шевченко Ю.Л. Принципы дифференцированного подхода к оказанию медицинской помощи и лечению легкораненых в военное время / Ю.Л.Шевченко, И.А.Ерюхин // Воен.-мед. журн. -1993. №7. — С. 8-12.
173. Шеянов С.Д. Лечение ран мягких тканей с использованием сорбирующих повязок / С.Д.Шеянов, В.Ю.Ульченко, Б.В.Шашков // Воен.-мед. журнал. 1993. — №8. — С. 31-35.
174. Шумский А.В. Оптимизация регенерации гнойной раны челюстно-лицевой области с использованием лимфогенной терапии / А.В.Шумский, А.Ю.Поздний, П.В.Морозов // Воен.-мед. журн. 1999. — №5. — С. 28-33.
175. Borst M. Pathologicshanatomiche Erfahrungen uber kriegsverletzungen / M.Borst. Leipzig: JA.Barth, 1917. — 32 s.
176. Bostrom L. A review of serious injury and death from gunshot wounds in Sweden: 1987 to 1994 / L.Bostrom // Eur. J. Surg. 1999. — Vol. 165, №10. — P. 930936.
177. Bowyer G.W. Management of gunshot wounds of the limbs / G.W.Bowyer // J. Bone Joint Surg. Br. -1997. Vol. 79, №6. — P. 1031-1036.
178. Bowyer G.W. Small fragment wounds: biophysics and pathophysiology / G.W.Bowyer // J. Trauma. 1996. — Vol. 40; Suppl. 3. — P. 159-164.
179. Burt C.W. Injury visits to hospital emergency departments: United States, 1992-1995 / C.W.Burt // Vital Health Stat. 13. 1998. — Vol. 131. — P. 1-76.
180. Caplan A.I. Cell delivery and tissue regeneration / A.I.Caplan // J. Contr. Release. -1990. Vol. 11, №1/3. — P. 157-165.
181. Carey M.E. Analysis of wounds incurred by U.S. Army Seventh Corps personnel treated in Corps hocpitals during Operation Desert Storm, February 20 to March 10,1991 / M.E.Carey // J. Trauma. 1996. — Vol. 40; Suppl. 3. — P. 165-169.
182. Caruso R.P. Gunshot wounds: bullet caliber is increasing / R.P.Camso // J. Trauma. -1999. Vol. 46, №3. — P. 462-465.
183. Cassel C.K. Internists’ and surgeons’ attitudes toward guns and firearm injury prevention / C.K.Cassel // Ann. Intern. Med. 1998. — Vol. 128, №3. — P. 224230.
184. Celens E. Terminal effects of bullets based on firing results in gelatin medium and on numerical modeling / E.Celens // J. Trauma. 1996. — Vol. 40; Suppl. 3. -P. 27-30.
185. Cernak I. Relations among plasma prolactin, testosterone, and injury severity in war casualties / I.Cernak // World J. Surg. 1997. — Vol. 21, №3. — P. 240245.
186. Chambers A.J. Management of gunshot wounds at a Sydney teaching hospital / A.J.Chambers, R.S.Lord // Aust. N. Z. J. Surg. 2000. — Vol. 70, №3. — P. 209215.
187. Cherry D. Trends in nonfatal and fatal firearm-related injury rates in the United States, 1985-1995 / D.Cherry // Ann. Emerg. Med. 1998. — Vol. 32, №1. — P. 51-59.
188. Coupland R. Clinical and legal significance of fragmentation of bullets in relation to size of wounds: retrospective analysis / R.Coupland // Br. Med. J. 1999. — Vol. 319, №7207. — P. 403-406.
189. Coupland R. The effects of weapons and the solferino cycle. Where disciplines meet to prevent or limit the damage caused by weapons / R.Coupland // Br. Med. J. -1999. Vol. 319, №7214. -P. 864-865.
190. Coy J. Vascular injury secondary to gunshot wound: wanna be, gonna be, never was / J.Coy // Mil. Med. 1996. — Vol. 161, №3. — P. 171-172.
191. Czymek R. Prevention of infection in war wounds / R.Czymek // Chirurg. -1999. Vol. 70, №10. — P. 1156-1162.
192. D’Alessio J.G. Gunshot wounds: bullet caliber is increasing / J.G.D’Alessio // J. Trauma. 1999. — Vol. 47, №5. — P. 992-993.
193. Di Maio V.J. Wounds from civilian and military centerfire rifles / V.J.Di Maio // Clin. Lab. Med. 1998. — Vol. 18, №2. — P. 189-201.
194. Di Maio V.J. Gunshot wounds: practical aspects of firearms, ballistics and forensic techniques / V.J.Di Maio. New York: Elsevier, 1985. — 235 p.
195. Fackler M. Gunshot wound review / M.Fackler // Ann. Emerg. Med. -1996. Vol. 28, №2. — P. 194-203.
196. Fu X. In vivo effects of tumor necrosis factor-alpha on incised wound and gunshot wound healing / X.Fu // J. Trauma. -1996. Vol. 40; Suppl. 3. — P. 140-143.
197. Gelbart M. Military intervention / M.Gelbart // Nurs. Times. 1998. -Vol. 94, №38.-P. 61-62.
198. Goldberg B.W. Firearm injury risk among primary care patients /
199. B.W.Goldberg, E.R.Borstel, L.K.Dennis, E.Wall // J. Fam. Pract. 1995. — Vol. 41, №2.-P. 158-162.
200. Gonzalez R.P. The utility of physical examination in proximity penetrating extremity trauma / R.P.Gonzalez, M.E.Falimirski // Am. Surg. 1999. — Vol. 65, №8.-P. 784-789.
201. Grellner W. Comparison of wound morphology following gunshots by machine guns and sub-machine guns / W.Grellner // Arch. Kriminol. 1999. — Vol. 203, №1/2.-P. 32-39.
202. Groce N.E. Rehabilitation needs as a result of firearm-related injury; a four-year retrospective study from an inner-city hospital in the United States / N.E.Groce // Int. J. Rehabil. Res. -1999. Vol. 22, №4. — P. 333-335.
203. Grossman M.D. Gunshot wounds below the popliteal fossa: a contemporary review / M.D.Grossman // Am. Surg. 1999. — Vol. 65, №4. — P. 360-365.
204. Gulmann C. Entrance, exit, and reentrance of one shot with a shotgun /
205. C.Gulmann // Am. J. Forensic Med. Pathol. 1999. — Vol. 20, №1. — P. 13-16.
206. Hodalic Z. Surgical treatment of 1,211 patients at the Vinkovci General Hospital, Vinkovci, Croatia, during the 1991-1992 Serbian offensive in east Slavonia / Z.Hodalic // Mil. Med. 1999. — Vol. 164, №11. — P. 803-808.
207. Hoffer M.J. The orthopedic surgeon in armed conflict / M.J.Hoffer // J. Bone Joint Surg. Am. -1991. Vol. 73A, №6. — P. 799-861.
208. Holcomb J. Efficacy of a dry fibrin sealant dressing for hemorrhage control after ballistic injury / J.Holcomb // Arch. Surg. 1998. — Vol. 133, №1. — P. 3235.
209. Houdelette P. The dynamics of projectile wounding. Concepts in ballistic injuries / P.Houdelette // Ann. Chir. Plast. Esthet. -1998. Vol. 43, №2. — P. 109-116.
210. Hull J.B. Management of gunshot fractures of the extremities / J.B.Hull // J. Trauma. 1996. — Vol. 40; Suppl. 3. — P. 193-197.
211. Ingole K.V. Nosocomial infection in gun-shot injury patient: a case report / K.V .Ingole // Indian J. Med. Sci. -1998. Vol. 52, №10. — P. 448-449.
212. Islinger R.B. A review of orthopedic injuries in three recent U.S. military conflicts / R.B.Islinger, T.R.Kuklo, K.A.McHale // Mil. Med. 2000. — Vol. 165, №6.-P. 463-465.
213. Jankovic S. Analysis of medical aid to Croatian Army soldiers wounded at the front line / SJankovic // Mil. Med. -1998. Vol. 163, №1. — P. 13-16.
214. Jevtic M. Treatment of wounded in the combat zone / MJevtic // J. Trauma. -1996. Vol. 40; Suppl. 3. — P. 173-176.
215. John B.E. Lead toxicity from gunshot wound / B.E.John // South. Med. J.- 1999. Vol. 92, №2. — P. 223-224.
216. Johnson A. Principles of wound ballistics / A.Johnson. // Emerg. Nurs. -1999.-Vol. 6, №8.-P. 12-15.
217. Jones T.R. BB or not foreign-body BB? / T.R.Jones // Acad. Emerg. Med.- 1999. Vol. 6, №3. — P. 250-251.
218. Joshi A. Humeral fracture secondary to civilian gunshot injury / A.Joshi, M.Labbe, R.W.Lindsey // Injury. 1998. — Vol. 29; Suppl. 1. — P. 13-17.
219. Jovanovic S. Wartime amputations / S.Jovanovic // Mil. Med. 1999. -Vol. 164, №1.-P. 44-47.
220. Karger B. Multiple entrance wounds from one bullet due to the use of a silencer / B.Karger // Am. J. Forensic Med. Pathol. 1998. — Vol. 19, №1. — P. 30-33.
221. Kellermann A.L. Injuries due to firearms in three cities / A.L.Kellermann // N. Engl. J. Med. 1996. — Vol. 335, №19. — P. 1438-1444.
222. Kennedy M. Unique system examines firearm injury data. Looking behind the bullets / M.Kennedy // Wis. Med. J. -1999. Vol. 98, №7. — P. 19-20.
223. Kozak J. Experience with the treatment of facial gunshot injuries / J.Kozak // Acta Chir. Plast. -1997. Vol. 39, №2. — P. 48-52.
224. Krug E.G. Firearm-related deaths in the United States and 35 other high-and upper-middle-income countries / E.G.Krug // Int. J. Epidemiol. 1998. — Vol. 27, №2.-P. 214-221.
225. Lai X. Injury to vascular endothelial cells and the change of plasma endo-thelin level in dogs with gunshot wounds / X.Lai // J. Trauma. 1996. — Vol. 40; Suppl. 3. — P. 60-62.
226. Langley J.D. Airgun injuries in New Zealand, 1979-1992 / J.D.Langley // Inj. Prev. -1996. Vol. 2, №2. — P. 114-117.
227. Lovric Z. Ballistic trauma in 1991/92 war in Osijek, Croatia: Shell fragments versus bullets / Z.Lovric // J. R. Army Med. Corps. 1997. — Vol. 143, №1. -P. 26-30.
228. Mackway-Jones. Management of uncomplicated soft tissue gunshot wounds / Mackway-Jones, K.M.Harrison // J. Accid. Emerg. Med. 2000. — Vol. 17, №4.-P. 284.
229. Mandracchia V.J. Gunshot wounds to the lower extremity. A comprehensive review / V.J.Mandracchia, D.E.Buddecke, T.K.Statler, S.C.Nelson // Clin. Po-diatr. Med. Surg. -1999. Vol. 16, №4. — P. 597-615.
230. Manitzas N.D. Penetrating wound to the shoulder: a case report that illustrates the need for a multisystem approach to injury / N.D.Manitzas // J. Tenn. Med. Assoc. 1996. — Vol. 89, №2. — P. 45-46.
231. May J.P. Medical care solicitation by criminals with gunshot wound injuries: a survey of Washington, DC, jail detainees / J.P.May, D.Hemenway, R.Oen, K.R.Pitts // J. Trauma. 2000. — Vol. 48, №1. — P. 130-132.
232. McCormick G.M. Wounding effects of the Winchester Black Talon bullet / G.M.McCormick // Am. J. Forensic Med. Pathol. 1996. — Vol. 17, №2. — P. 124129.
233. Meallor S.G. Modern war wound / S.G.Meallor // The pathology of trauma: 2-nd ed. Great Britain: Hodder and Stoughton, 1993. — P. 86-102.
234. Michael M. Incidence of weapon injuries not related to interfactional combat in Afghanistan in 1996: Prospective cohort study / M.Michael // Br. Med. J. -1999. Vol. 319, №7207. -P. 415-417.
235. Milne J.S. Handgun safety features: a review for physicians / J.S.Milne // J. Trauma. 1999. — Vol. 47, №1. — P. 145-150.
236. Missliwetz J. Pump-gun as a weapon. Type of injuries, prohibition of weapons / J.Missliwetz // Arch. Kriminol. 1999. — Vol. 203, №1-2. — P. 10-18.
237. Morillas Blasco P.J. Wound caused by a firearm / P.J.Morillas Blasco // Rev. Clin. Esp. -1997. Vol. 197, №12. — P. 849-850.
238. Murphy P. Gunshot wound / P.Murphy // J. Emerg. Med. Serv. 1997. -Vol. 22, №6.-P. 80.
239. Nadu A. Penetrating gluteal injuries management the need for management protocols / A.Nadu, S.Avital, D.Oron et al // Harefuah. 1997. — Vol. 133, №1-2.-P. 64-66.
240. Nagy K.K. Prognosis of penetrating trauma in elderly patients: a comparison with younger patients / K.K.Nagy, R.F.Smith, R.R.Roberts // J. Trauma. 2000. -Vol. 49, №2.-P. 190-193.
241. Naude G.P. From deadly weapon to toy and back again: the danger of air rifles / G.P.Naude // J. Trauma. 1996. — Vol. 41, №6. — P. 1039-1043.
242. Nayduch D.A. Trauma wound management / D.A.Nayduch // Nurs. Clin. North Am. 1999. — Vol. 34, №4. — P. 895-906.
243. Nikolic D. Primary surgical treatment of war injuries of major joints of the limbs / D.Nikolic // Injury. 1999. — Vol.30, №2. — P.129-134.
244. Nonfatal and fatal firearm-related injuries-United States, 1993-1997 // Morb. Mortal. Wkly Rep. -1999. Vol. 48, №45. — P. 1029-1034.
245. Ogunyemi O. Probabilistic predictions of penetrating injury to anatomic structures / O.Ogunyemi // Proc. AMIA Annu. Fall Symp. 1997. — P. 714-718.
246. Ozdog J. Civilian gunshot wound: determinants of injury / J.Ozdog // J. Trauma. -1987. Vol. 27, №8. — P. 943-947.
247. Perks O.J. What do doctors know, think and do about firearms / O.J.Perks // Med. J. Aust. 1999. — Vol. 170, №7. — P. 341-342.
248. Ponzer S. Gender, marital status and ethnicity. A Swedish retrospective study of criminality, morbidity and mortality among victims of non-fatal firearm injuries / S.Ponzer // Ethn. Health. 1998. — Vol. 3, №4. — P. 275-282.
249. Rabl W. Metal pins fired from unmodified blank cartridge guns and very small calibre weapons-technical and wound ballistic aspects / W.Rabl // Int. J. Legal Med. -1998. Vol. 111, №4. — P. 219-223.
250. Robertson B.C. High-energy ballistic and avulsive injuries. A management protocol for the next millennium / B.C.Robertson // Surg. Clin. North Am. -1999. Vol. 79, №6. — P. 1489-1502.
251. Ross R.T. Gunshot wounds: evaluating the adequacy of documentation at a Level I trauma center / R.T.Ross // J. Trauma. 1998. — Vol. 45, №1. — P. 151-152.
252. Russell. Gunshot wounds and ballistics: forensic concerns / Russell, A.Marie, Noguchi, T.Thomas // Topics Emerg. Med. 1999 — Vol. 21, №3. — P. 1.
253. Saadia R. Debridement of Gunshot Wounds: Semantics and Surgery / R.Saadia, M.Schein // World J. Surg. 2000. — Vol. 24, №9. — P. 1146.
254. Salzano A. The topicality and use of the radiological exam in gunshot wounds of the limbs. An assessment of 132 cases / A.Salzano, A.De Rosa, E.Rossi et all // Radiol. Med. 1999. — Vol. 98, №6. — P. 468-471.
255. Sebourn C.L. Flight dynamics of spin-stabilized projectiles and the relationship to would ballistics / C.L.Sebourn // J. Trauma. 1996. — Vol. 40; Suppl. 3. -P. 22-26.
256. Shuman M. Evaluation of clinician accuracy in describing gunshot wound injuries / M.Shuman // J. Forensic Sci. 1999. — Vol. 44, №2. — P. 339-342.
257. Silvia A.J. Mechanism of injury in gunshot wounds: myths and reality / A J.Silvia // Crit. Care Nursing Quarterly. 1999. — Vol. 22, №1. — P. 69.
258. Simmons. Findings in gunshot wounds from tandem projectiles / Simmons, T.Gary // J. Forensic Sci. 1997. — Vol. 42, №4. — P. 678.
259. Tejan J. Management of civilian gunshot injuries of the femur. A review of the literature / J.Tejan // Injury. 1998. — Vol. 29; Suppl. 1. — P. 18-22.
260. VanRooyen M.J. The incidence and outcome of penetrating and blunt trauma in central Bosnia: the Nova Bila Hospital for War Wounded / MJ.VanRooyen, E.P.Sloan, A.E.Radvany // J. Trauma. 1995. — Vol. 38, №6. — P. 863-866.
261. Vassar M.J. Hospitalizations for firearm-related injuries. A population-based study of 9562 patients / MJ.Vassar // J. Am. Med. Assoc. 1996. — Vol. 275, №22.-P. 1734-1739.
262. Velmahos G.C. Gunshot wounds to the buttocks: predicting the need for operation / G.C.Velmahos // Dis. Colon Rectum. 1997. — Vol. 40, №3. — P. 307311.
263. Velmahos G.C. Management of shotgun wounds: do we need classification systems? / G.C.Velmahos // Int. Surg. 1999. — Vol. 84, №2. — P. 99-104.
264. Vukic Z. Gluteal gunshot wounds / Z.Vukic // Mil. Med. 2000. — Vol. 165, №3.-P. 237-239.
265. Webster D. Epidemiologic changes in gunshot wounds in Washington, DC, 1983-1990 / D.Webster, H.Champion, P.Gainer, L.Sykes // Arch. Surg. 1992. -Vol. 127. — P. 694-698.
266. Wilson A.J. Gunshot injuries: what does a radiologist need to know? / AJ.Wilson // Radiographics. 1999. — Vol. 19, №5. — P. 1358-1368.
267. Xinan L. Change in substance P in a firearm wound and its significance / L.Xinan // Peptides. -1998. Vol. 19, №7. — P. 1209-1212.
268. Zunic G. Early plasma amino acid pool alterations in patients with military gunshot/missile wounds / G.Zunic // J. Trauma. 1996. — Vol. 40; Suppl. 3. — P. 152-156.
269. Zwerling C. Firearm injuries and deaths / C.Zwerling // N. Engl. J. Med. -1996. Vol. 335, №1. — P. 62-63.
Замещение дефектов бедренных артерии и кости после огнестрельного ранения бедра Текст научной статьи по специальности «Клиническая медицина»
© Группа авторов, 2004
Замещение дефектов бедренных артерии и кости после огнестрельного ранения бедра
В.И. Шевцов, И.И. Мартель, Л.И. Сбродова, А.Н. Дьячков
Filling in the defects of femoral arteries and bone defects alter
femoral gun-shot injury
Государственное учреждение
Российский научный центр «Восстановительная травматология и ортопедия» им. академика Г. А. Илизарова, г. Курган (генеральный директор — заслуженный деятель науки РФ, член-корреспондент РАМН, д.м.н., профессор В.И. Шевцов)
В эксперименте на 15 взрослых беспородных собаках обоего пола разработан способ лечения пострадавших с огнестрельными сочетанными ранениями магистральных сосудов и костей. Сущность методики заключается в радикальной первичной хирургической обработке огнестрельной раны, наложении аппарата Илизарова, временном укорочении конечности, соединении концов артерии и последующем восстановлении длины пораженного сегмента. Показано, что при замещении огнестрельных дефектов бедренных артерии и кости после огнестрельного ранения бедра в периоде дистракции и до середины периода фиксации наблюдалась гиперкоагуляция и торможение фибринолиза, повышался тонус магистральных артерий в этом сегменте конечности, рефлекторно снижалось периферическое сопротивление за счёт дилятации резистивных сосудов, что связано с раскрытием артерио-венозных анастомозов.
Ключевые слова: огнестрельное ранение, дефект, кость, компрессия, дистракция, фиксация, регенерация, гемостаз, кровоснабжение.
A technique for treatment of victims with gun-shot combined injuries of magistral vessels and bones has been worked out experimentally using 15 adult mongrel dogs, both males and females. The technique consists in radical primary debridement of gun-shot wound, the Ilizarov fixator application, temporary limb shortening, connection of arterial ends and subsequent restoration of the length of the segment involved. It is demonstrated that while filling gun-shot defects of femoral arteries and bone after femoral gun-shot injury in the period of distraction and up to the half of fixation period hypercoagulation and fibrinolysis inhibition was noted, tension of magistral arteries in this limb segment increased, peripheral resistance decreased in reflex-like way at the expense of dilatation of resistive vessels due to arteriovenous anastomoses opening. Keywords: gun-shot injury, defect, bone, compression, distraction, fixation, regeneration, hemostasis, blood supply.
V.I. Shevtsov, I.I. Martel, L.I. Sbrodova, A.N. Diachkov
ВВЕДЕНИЕ
Проблема лечения пострадавших с огнестрельными ранениями не потеряла своей актуальности и в настоящее время. После огнестрельной костно-сосудистой травмы жизнеспособность конечности зависит в первую очередь от продолжительности периода с момента травмы до восстановления кровотока в ней. Лечение таких повреждений заключается в радикальной хирургической обработке с восстановлением кровотока в конечности и стабильной фиксации костных отломков [1, 3, 4, 5, 7, 8, 13].
По данным литературы, наиболее эффективным методом лечения пострадавших с огнестрельными переломами является внеочаговый чрескостный остеосинтез аппаратом Илизарова, основными преимуществами которого являются возможность обеспечения точной репозиции и стабильной управляемой фиксации костных отломков, минимальная травматичность метода, ранняя активизация больных и возможность ухода за раной в послеоперационном периоде [6, 10, 11, 12, 14, 15, 16, 17-20].
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Эксперименты проведены на 15 взрослых ран были опалены пороховыми газами, загряз-
собаках, которым после введения в наркоз нано- нены землей, при этом возникал дефект бедрен-
сили с расстояния 40 см огнестрельное повреж- ной артерии на протяжении 1,5-2,0 см и много-
дение бедра из мелкокалиберной винтовки. Края оскольчатый перелом бедренной кости в сред-
ней трети длины бедра с дефектом костной ткани до 3,0-3,5 см. Кровотечение останавливали наложением на сосуд зажимов, и животное оставляли в тире на 1,5-2 часа, после чего осуществляли оперативное вмешательство (эксперименты выполнены д.м.н. Ф.Н.Зусмановичем, к.м.н. И.А. Катаевым и д.м.н. А.Н. Дьячковым).
При хирургической обработке ран иссекали кожу, отступив на 1 см от края, удаляли нежизнеспособные подкожную клетчатку, фасции и мышцы, свободнолежащие костные осколки. Концы основных отломков резецировали на протяжении 0,8-1,0 см с каждой стороны. Дефект диафиза бедренной кости после хирургической обработки обычно составлял 4,0-5,0 см. При ревизии проксимальной и дистальной культи бедренной артерии в стенке ее всегда определяли изменения (субинтимальные кровооиз-лияния, отслойка интимы и др.). Резекцию обоих концов сосуда производили в пределах здорового участка артерии, что обычно составляло не менее 1 см. Просвет артерии промывали 1 % раствором новокаина, раствором гепарина и осматривали с помощью лупы или под операционным микроскопом. Дефект артерии составлял 3,0-3,5 см. Проверяли периферический и центральный кровоток, накладывали клипсы и приступали к чрескостному остеосинтезу бедра аппаратом Илизарова по общепринятой методике. Значительное (до 5 см) укорочение бедра после резекции и создание с помощью аппарата Или-зарова компрессии на стыке костных отломков позволяло сблизить концы поврежденного сосуда легко и без натяжения. Производили повторный осмотр просвета сосуда, промывали гепарином и приступали к наложению сосудистого шва. Убедившись в герметичности шва и проходимости сосуда, рану дренировали. Дренаж удаляли через сутки после операции.
Первые сутки после операции животные были вялые, с трудом поднимались на ноги, плохо брали пищу. С третьих-четвертых суток состоя-
ние их улучшалось, они начинали приступать на оперированную конечность, и в дальнейшем послеоперационный период протекал без особенностей.
В течение первых 4-5 дней после операции всем животным проводилась инфузионная терапия, включая дезагреганты, спазмалитики, антикоагулянты, внутримышечное введение антибиотиков. Со вторых суток послеоперационного периода животные обычно начинали вставать, принимать пищу и воду. Послеоперационный отек конечности появлялся на вторые-третьи сутки и постепенно проходил в периоде дист-ракции.
Дистракцию начинали через 7 дней после операции дробно с темпом 0,5 мм в сутки до восстановления длины бедра. Последующую фиксацию аппаратом осуществляли до перестройки дистракционного костного регенерата в трубчатую кость.
Состояние гемостаза на всех этапах эксперимента исследовали биохимическими методиками [2, 9].
Исследования регионарной гемодинамики проводили с помощью реографа РГ-4-01 и «Мингографа-82». Реограммы записывались с обеих тазовых конечностей до и сразу после операции, во время дистракции, в конце периода фиксации и после снятия аппарата. Рентгенографию бедра производили в периоде дистрак-ции каждые 7 дней, в периоде фиксации — каждые 14 дней.
В конце опыта животным делали прижизненную артериографию по Сельдингеру с использованием 76 % раствора верографина.
После эвтаназии животного внутривенным введением летальной дозы тиопентала натрия артериальную сеть конечности наливали массой Гауха, а затем путем препаровки изучали топо-графо-анатомические взаимоотношения бедренной артерии и окружающих тканей с последующим гистологическим исследованием.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИИ
Исходные показатели состояния гемостаза у экспериментальных животных находились в пределах физиологической нормы.
На седьмой день эксперимента (до дистрак-ции) уменьшалось время свободного гепарина, концентрация фибриногена увеличивалась на 50 %, фибринолиз крови замедлялся на 18 %, показатель гематокрита уменьшался на 7 % по сравнению с исходными данными. В середине периода дистракции свертываемость крови повышалась, фибринолитическая активность её в ряде опытов падала до нуля. Так, время свертывания крови и рекальцификации плазмы сокращалось на 50 % и на 35 % соответственно; тромботест повышался до седьмой степени, а толерантность плазмы к гепа-
рину — на 42 %, протромбиновое и тромбиновое время сокращалось соответственно на 16 % и 15 %. Наряду с этим антикоагулянтный потенциал крови уменьшался на 63 %, фибриназа и фибриноген повышались на 22 % и 119 %, показатель ге-матокрита был ниже исходного на 11 %. В конце периода дистракции сохранялась гиперкоагуляция и тормозился фибринолиз. Время свертывания крови было укорочено на 55 %, время рекальци-фикации бестромбоцитной и гепаринизированной плазмы — соответственно на 38 % и 44 %, тромбо-тест показывал седьмую степень. Протромбиновое и тромбиновое время было короче исходного на 14 % и 23 %, свободный гепарин снижался на 66 %, количество фибриногена было на 150 %
выше нормы, показатель гематокрита падал на 12 %, фибринолиз понижался на 18 %. В середине периода фиксации сохранялась гиперкоагуляция, однако большинство показателей имели тенденцию к нормализации. Свертывание крови укорачивалось на 36 %, время рекальцификации и толерантность к гепарину — на 29 % и 35 %, свободный гепарин снижался на 45 %, фибриноген повышался на 109 %, фибринолиз и гематокрит увеличивались на 16 % и 8 %. В конце периода фиксации свертываемость крови нормализовалась, отмечалось стимулирование вторичного фибринолиза. Свертываемость крови укорочивалась на 20 %, время рекальцификации бестромбоцитной и гепа-ринизированной плазмы — на 19 % и 25 %, тром-ботест понижался до пятой степени. Протромби-новое и тромбиновое время возвращалось к исходному уровню. Свободный гепарин уменьшался на 32 %, фибриноген повышался на 72 %, фибри-нолиз тормозился на 14 %, гематокритный показатель — на 6 %. Через месяц после снятия аппарата наблюдались гипокоагуляция и повышенный вторичный фибринолиз. Время свертывания сгустка крови удлинялось на 34 %, тромботест показывал вторую степень, время рекальцификации бестром-боцитной и гепаринизированной плазмы повышалось на 19 % и 35 %, протромбиновое и тромбино-вое время — на 13 % и 19 %. Свободный гепарин, XIII фактор, фибриноген нормализовались, а фиб-ринолиз повышался на 12 %.
Реографический индекс (РИ) при обследовании животных до операции составлял в среднем 0,37 Ом, объемная скорость кровотока (ОСК) -36,30 мл/мин. С первых дней периода дистрак-ции наблюдалось существенное повышение артериального тонуса и уменьшение кровотока. РИ в течение первых десяти дней дистракции снижался на 83 %, ОСК — на 86 %.
В середине периода дистракции отмечались заметные изменения гемодинамики оперированной конечности. Увеличивалось время быстрого и максимального наполнения внутримышечной артериальной сети на бедре, повышался индекс эластичности сосудов, уменьшалось время распространения пульсовой волны и периферическое сопротивление сосудов. Все это указывало на повышение тонуса магистральных сосудов и дилятацию мелких, повышение их эластичности. На голени наблюдался некоторый спазм артериальных сосудов, что характеризовалось увеличением индекса периферического сопротивления сосудов (ИПС), удлинением периода быстрого и максимального наполнения артериальной сети. Об этом судили по увеличению реографического индекса и увеличению изменения скорости притока крови. В конце периода дистракции кровоснабжение мышц бедра оперированной конечности приближалось к дооперационному уровню. ИПС и время максимального наполнения артериальной части
сосудистого русла мышц оставалось низкими. В мышцах голени периферическое сопротивление сосудов еще более увеличивалось, кровоток становился ниже операционной величины. В периоде фиксации происходило постепенное восстановление кровенаполнения конечности и нормализация сосудистого тонуса. К 40-80 дням фиксации РИ составлял 77 %, ОСК — 69 % от дооперационной величины. После снятия аппарата тонус крупных сосудов на оперированной конечности нормализовался. Дилятация рези-стивных сосудов сохранялась. Кровоток превышал дооперационный уровень.
Первые рентгенологические признаки регенерации на стыке отломков бедренной кости определялись на седьмой день после операции. С началом дистракции интенсивность теней регенерата в образующемся диастазе, их объем и протяженность быстро нарастали. При этом происходило изменение структуры теней регенерата от глыбчатой и сочетания глыбок с продольной ориентацией структур (7 дней дистрак-ции) к тени, состоящей из продольно-трабекулярных структур (14-21-й день дистрак-ции). На 14-й день дистракции появлялась зона просветления зигзагообразной формы в срединной части регенерата, которая пересекалась продольно ориентированными трабекулярными тенями. С 28-х суток дистракции начинала появляться корковая пластинка регенерата. Величина регенерата к концу дистракции достигала 40-45 мм. В периоде фиксации костная ткань регенерата постепенно уплотнялась; уменьшалась его слоистость; срединная зона просветления замещалась относительно плотной костной тканью; утолщалась новообразованная корковая пластинка и формировалась костномозговая полость. К 110-130-м дням фиксации граница между новообразованной костью и прилежащими к ней отделами кости во многих случаях была неразличима.
Таким образом, при замещении огнестрельных дефектов магистральных сосудов конечности у собак в периоде дистракции и до середины периода фиксации наблюдалась гиперкоагуляция и торможение фибринолиза, повышался тонус магистральных артерий в этом сегменте конечности, рефлекторно снижалось периферическое сопротивление за счет дилятации резистивных сосудов, что, по нашему мнению, связано с раскрытием артерио-венозных анастомозов.
В конце периода фиксации и через месяц после снятия аппарата свертываемость крови и тонус артериальных сосудов нормализовыва-лись, стимулировался вторичный фибринолиз, кровоток оставался повышенным.
На артериограммах, анализированных под лупой МБС-2, отмечалось незначительное сужение приводящего отрезка артерии выше анастомоза (до 15-20 % диаметра), что связано с
заметной разницей в диаметрах центрального и периферического отрезков артерии. Ниже анастомоза в ряде случаев отмечалось расширение просвета сосуда на 5-6 %. На всех этапах послеоперационного периода контуры бедренной артерии были четкими, ровными, с хорошо выраженными ветвями первого-второго порядков. Посмертная наливка смесью Гауха показала нормальную картину артериальной сети конечности с незначительным полнокровием.
При препаровке животных, выведенных в периоде дистракции, отмечалось развитие пласта рубцовой ткани в области сосудистого пучка, где было выполнено анастомозирование.
ОБСУЖДЕНИЕ
Артерию с трудом удавалось выделить из окружающего ее рубца, она была натянута. Во всех наблюдениях диаметр просвета в зоне анастомоза существенно не отличался от выше- и нижележащих участков, а артерия в целом — от контралатеральной. В периоде фиксации, руб-цовые изменения в области оперированного сосуда были выражены умеренно. Артерия выделялась легко, была не вытянутой, толщина её стенки на 0,5-0,7 мм больше, чем на здоровой конечности. При осмотре полости сосуда отмечалось, что эндотелий ровным слоем перекрывал борозду зоны анастомоза.
РЕЗУЛЬТАТОВ
Проведенные исследования показали, что наложенный на бедро аппарат Илизарова не создает существенных затруднений для операции на сосудистом пучке и оставляет достаточный оперативный простор. Временное укорочение бедра (компрессия) приводило к достаточному для шва «конец в конец» сближению концов бедренной артерии, при этом отмечалось гофрирование мягких тканей и деформация магистральных вен. Этот фактор, безусловно, способствовал замедлению венозного оттока и отеку конечности, который появлялся на вторые -третьи сутки после операции и быстро уменьшался с началом удлинения бедра.
По клиническим признакам кровообращение конечности существенно не нарушалось как сразу после операции, так и в период дистрак-ции. Конечность была теплой на ощупь, несмотря на отек, прощупывался пульс на передней большеберцовой артерии. В периоде компрессии показатели кровообращения в конечности незначительно снижались, и на протяжении всего периода дистракции и последующей фиксации кровенаполнение конечности оставалось сниженным, а тонус сосудов — увеличенным.
Все артериограммы были идентичными, независимо от периода их выполнения. Четко конту-рировались основной ствол бедренной артерии и ее ветви вплоть до третьего порядка. Артерия, как в норме, равномерно незначительно сужалась от пупартовой связки до деления на подколенную и подкожную; контуры ее были ровными, гладкими, без локальных сужений и набуханий. Время заполнения контрастным веществом основных магистралей конечности было обычным.
Посмертная наливка артериальной сети массой Гауха оперированной и здоровой конечностей не выявляла заметных различий в архитектонике и количестве мелких мышечных артерий. В периодах дистракции и фиксации артерия, как правило, была окружена на всем протяжении довольно плотными спайками, которые преобладали в зоне анастомоза. Спайки не сдавливали
артерию, но препятствовали ее смещению. Спаечный процесс был выражен больше в случаях, когда во время операции над артерией сшивали влагалище сосудисто-нервного пучка и прикрывали ее краем портняжной мышцы. В случаях, когда ограничивались лишь ушиванием кожи, спаек было меньше. Артерия, выделенная к концу периода дистракции, была заметно натянута. После снятия аппарата отмечалось значительно меньшее количество спаек, артерия свободно смещалась. При визуальном макроскопическом изучении внутренней поверхности артерии установлена обычная желто-розовая окраска интимы, без разрывов и кровоизлияний. Линия анастомоза была не видна. Стенки артерии выше и ниже анастомоза были одинаковой толщины.
Гистологическими исследованиями установлено, что в стенке сшитой и удлиненной артерии имеются незначительные пролиферативные изменения, а в целом, она сохраняет обычное строение. Отмечена легкая базофилия субэндоте-лиального слоя, участки гиалиноза и базофилии адвентиции. Местных тромбозов в самих артериях и их сосудах не обнаружено. Vasa vasorum et nervi vasorum были обычного строения. В области сосудистого шва определялись скопления клеток, заполненных зернами темно-бурого пигмента (меллоз). Лишь в одном случае при эвтаназии в конце периода фиксации было обнаружено истончение средней оболочки артерии по мере удаления от области анастомоза (с 0,8 до 0,2 мм), количество коллагеновых волокон в этой оболочке было сниженным, ядра клеток располагались не в циркулярном направлении (как в области анастомоза), а более беспорядочно.
Таким образом, доказана возможность замещения значительного (30 % длины сегмента) дефекта бедренной кости, удлинения сшитой артерии на 20 % и замещения тем самым огнестрельного дефекта сосуда методом монолокального последовательного компрессионно-дистракционного остеосинтеза. При этом в процессе дистракции вокруг сосуда образуется
рубцовая оболочка, которая постепенно рассасывается. Просвет сосуда сохраняет форму цилиндра без сужений и расширений с четким и ровным внутренним контуром. К 47-му дню после операции эндотелий полностью перекрывает борозду анастомоза.
Изменения гемодинамики неоднозначны. Если на бедре в периоде дистракции отмечается повышенное кровенаполнение тканей, то кровоснабжение голени несколько снижено вплоть до конца периода фиксации. После снятия аппарата тонус крупных артерий на оперированной конечности нормализуется, держится дилятация резистивных сосудов и поэтому кровоток превышает дооперационный. По нашему мнению, это связано с гиподинамией.
Весьма характерна реакция свертывающей системы крови. Несмотря на введение гепарина, даже на седьмой день после огнестрельного ранения и операции отмечается выраженная гиперкоагуляция и торможение фибринолиза, к
середине периода фиксации начинает появляться тенденция к нормализации большинства изучаемых показателей. В конце периода фиксации свертываемость крови приближается к исходному уровню и начинает стимулироваться вторичный фибринолиз.
Динамичность выявленных изменений гемодинамики и гемокоагуляции указывает на компенсационно-адаптационный характер и позволяет сделать заключение, что, несмотря на тяжесть травмы, возмещение утраченной части магистральной артерии путем дозированного ее удлинения не вызывает стойких изменений го-меостаза.
Результаты проведенного экспериментального исследования дают возможность рекомендовать разработанный метод возмещения дефектов магистральных артерий и кости для клинического использования при открытых и огнестрельных переломах с повреждением магистральных сосудов.
ЛИТЕРАТУРА
1. Лечение огнестрельных переломов костей голени / Ю.В. Арбузов, В.К. Николенко, Ю.В. Аксенов и др. // Материалы конгресса травматологов-ортопедов России с международным участием «Новые имплантанты и технологии в травматологии и ортопедии». — Ярославль, 1999. — С. 40-41.
2. Балуда, В.П. Лабораторные методы исследования системы гемостаза / В.П. Балуда, З.С. Баркаган, Е.Д. Гольдберг. — Томск, 1980. -312 с.
3. Баранов, М.Ю. Анализ летальности при травмах опорно-двигательного аппарата / М.Ю. Баранов, А.В. Поветьев, М.А. Тамерчик // Диагностика и лечение политравм: Материалы конф. — Ленинск-Кузнецкий, 1999. — С. 18-19.
4. Хирургическое лечение огнестрельных переломов плечевой кости / Л.К. Брижаль,В.К. Николенко, Ю.В. Арбузов и др. // Материалы конгресса травматологов-ортопедов России с международным участием «Новые имплантаты и технологии в травматологии и ортопедии». — Ярославль, 1999. — С. 70-71.
5. Боевые повреждения конечностей / П.Г. Брюсов, В.М. Шаповалов, А.А. Артемьев и др. — М.: ГЕОТАР, 1996. — 127с.
6. Гуманенко, Е.К. Новые медицинские технологии в лечении тяжелых огнестрельных ранений и сочетанных травм / Е.К. Гуманенко, И.А. Ерюхин // Материалы конгресса травматологов-ортопедов России с международным участием «Новые имплантаты и технологии в травматологии и ортопедии». — Ярославль, 1999. — С. 6-7.
7. Гуманенко, Е.К. Огнестрельные ранения, как проблема современной хирургии повреждений / Е.К. Гуманенко, И.М. Самохвалов // Вестн. хирургии. — 1997. — № 5. — С. 92-98.
8. Ерюхин, И.А. Особенности диагностики и лечения современной боевой травмы кровеносных сосудов / И.А. Ерюхин, В.А. Корнилов, И.М. Самохвалов // Воен.-мед. журн. — 1991. — № 8. — С. 22-24.
9. Функциональные и лабораторные тесты в интенсивной терапии / В.А. Корячкин, В.И. Страшнов, В.Н. Чуфаров и др. — СПб: Изд-во «Ольга», 1999. — 38 с.
10. Патогенетическое лечение огнестрельных ранении конечностей: Метод рекомендации / МЗ РФ ЦИТО; Сост.: Ю.Г. Шапошников, Г.А. Кесян, Е.И. Кондратьева. — М., 1999. — 20 с.
11. К вопросу о профилактике воспаления при огнестрельных переломах конечностей / Н.В. Петров, Х.А. Мусалатов, А.И. Юдин и др. // Новые технологии в медицине: Тез. докл. науч.-практ. конф. с междунар. участ. — Курган, 2000. — Ч. 2. — С. 13-14.
12. Лечение пострадавших с тяжелой политравмой на догоспитальном этапе / С.Л. Рябцев, К.Л. Рябцев, А.В. Спирина, С.В. Мальгинов // Диагностика и лечение политравм: Материалы IV Пленума Рос. ассоциац. ортопед.-травматол. — Ленинск-Кузнецкий, 1999.- С. 51-52.
13. Самохвалов, И.М. Боевые повреждения магистральных сосудов: Автореф. дисс… д-ра мед. наук. — СПб, 1994. — 40 с.
14. Сафронов, А.А. Внеочаговый остеосинтез в лечении больных с открытыми переломами А.А. Сафронов, С.А. Павловичев, Р.М. Шагеев // Способы контроля процессов остеогенеза и перестройки в очагах костеобразования. — Ч. II: Тезисы докл. — Курган, 2000. — С. 43-44.
15. Сергеев, В.Н. Травма сосудов. Опыт хирургического лечения / В.Н. Сергеев, М.Г. Маслов, А.А. Капустин // Диагностика и лечение политравм: Материалы IV Пленума Рос. ассоциац. ортопед.-травматол. — Ленинск-Кузнецкий, 1999.- С. 251-252.
16. Фаддеев, Д.И. Чрескостный остеосинтез переломов конечностей при политравме / Д.И. Фаддеев // Способы контроля процессов остеогенеза и перестройки в очагах костеобразования. — Ч. II: Тезисы докл. — Курган, 2000. — С. 81.
17. А.С. 605607 СССР МКИ3 А 61 В 17/00 Способ лечения открытых многооскольчатых переломов трубчатых костей / Г.А. Илизаров, А.А. Девятов (СССР). — № 1856264/31-16; Заявлено 03.10.73; Опубл. 05.05.78- // Бюлл. № 17. — С. 13.
18. А.С. 709064 СССР МКИ3 А 61 В 17/00 Способ восстановления целостности и длины кровеносных сосудов конечностей при их дефектах / Г.А. Илизаров, В.Г. Берко, Ф.Н. Зусманович (СССР). — № 2039084/31-16; Заявлено 02.07.74; Опубл. 15.01.80- // Бюлл. № 2. — С. 13.
19. А.С. 1029956 СССР МКИ3 А 61 В 17/00 Способ лечения обширных дефектов мышц и мягкотканных покровов / Г.А. Илизаров, Р.Г. Сакс, А.Н. Дьячков (СССР). — № 3337487/28-13; Заявлено 01.09.81; Опубл. 23.07.83- // Бюлл. № 7. — С. 26.
20. Диплом № 355 СССР Общебиологическое свойство тканей отвечать на дозированное растяжение ростом и регенерацией (эффект Илизарова) / Г.А. Илизаров (СССР). — № ОТ-11271; Заявлено 25.12.85; Опубл. 23.04.89- // Бюлл. № 15. — С. 14.
Рукопись поступила 08.09.03.
Первая помощь при огнестрельном ранении
Для оказания первой помощи необходимо:
Верно оценить характер и серьезность ранения.
Зная характер ранения, совершить правильные действия по оказанию первой помощи.
Пуля, проникая в тело, наносит последнему повреждения. Эти повреждения имеют определенные отличия от других повреждений тела, которые стоит учитывать при оказании первой помощи.
Во-первых, раны обычно глубокие, а ранящий предмет часто остается внутри тела.
Во-вторых, рана часто загрязнена фрагментами тканей, снаряда и осколками костей.
Эти особенности огнестрельного ранения стоит учитывать при оказании рострадавшему первой помощи.
Тяжесть ранения оценивать следует по:
месту и виду входного отверстия, поведению пострадавшего и другим признакам.
Для этого НЕОБХОДИМО знать азы анатомии, а именно:
расположение крупных сосудов,
строение скелета и черепа,
расположение внутренних органов.
Основы анатомии
На картинках видно, что внутрение органы расположены в полостях (грудная и брюшная). Органы грудной полости защищены каркасом ребер. Поэтому, ранения грудной клетки часто осложняюся переломами ребер. К органам грудной клетки относят сердце и легкие. К органам брюшной полости относят печень, почки, желудок, кишечник. Питание органов кровью осуществляется крупными артериями. Поэтому ранения внутрених органов почти всегда сопровождаются обильной потерей крови и геммогагическим шоком. Крупные артерии также ведут к голове, ногам и рукам. Проекция артерий идущих к конечностям — по внутреней стороне бедра и плеча. Сонные артерии идущие к голове разветвляются на большое колличество более мелких сосудов, поэтому ранения лица часто сопровождаются большой потерей крови. Кровоточащие раны лица зажимаются стерильным тампоном. Раны черепной коробки просто накрываются стерильными салфетками.
Ранения конечностей
Первое, на что следует обратить внимание при оказании первой помощи при ранении конечностей — наличие кровотечения. При разрушении артерий бедра или плеча смерть от кровопотери может наступить в течении секунд! Так, при ранении в руку (и повреждении артерии), смерть от кровопотери может наступить в течении 90 секунд, а потеря сознания в течении 15 секунд. По цвету крови определяем венозное кровотечение или артериальное. Венозная кровь темная, а артериальная — алая и выбивается из раны интенсивно (фонтанчик крови из раны). Кровотечение останавливается давящей повязкой, жгутом или тампонадой раны. При наложении жгута венозное кровотечение останавливается ниже раны, а артериальное — выше раны. Накладывать жгут более, чем на два часа не рекомендуется. Этого времени должно хватить для доставки пострадавшего в медицинское учреждение. При венозном кровотечениижелательнее накладывать давящую повязку, а не жгут. Давящая повязка накладывается на рану. Тампонада раны при ранениях конечностей производится редко. Для тампонады раны можно при помощи длиного, узкого предмета плотно набить рану стерильным бинтом. Чем выше задета артерия, тем быстрее происходит кровопотеря. Артерии конечностей проецируются на внутреннюю сторону бедра и плеча (те области, где кожа труднее загорает).
В результате обильной кровопотери развивается гемморагический шок.
Боль может быть настолько сильной, что вызвать болевой шок.
Коротко о противошоковых мероприятиях при кровопотере:
Незамедлительная остановка кровотечения.
Придание пострадавшему такого положения тела, при котором конечности будут несколько приподняты.
Немедленное восполнение недостатка крови кровезамещающими растворами.
Противошоковые средства, обезболивающие.
Обеспечение тепла.
Вызов скорой помощи.
Второе, чем следует заняться — возможные переломы костей. При переломах конечность надо обездвижить. Лучше не пытаться двигать конечность вообще, т. к. сломаные кости имеют острые края, которые могут повредить сосуды, связки и мышцы. Рану следует накрыть стерильным бинтом. Возможна самостоятельная транспортировка пострадавшего.
Огнестрельное ранение головы не всегда вызывает мгновенную смерть. Приблизительно 15% раненых выживают. Ранения в лицо обычно сопровождаются обилием крови из-за большого колличества сосудов расположенных в лицевой части черепа. При ранении головы следует подразумевать сотрясение мозга. Пострадавший можеть потерять сознание из-за рауша и не подавать признаков жизни, однако мозг может не пострадать. При наличии огнестрельного ранения в голову, пострадавшего укладывают горизонтально, обеспечивают покой. Рану головы (исключая ранения лица) лучше не трогать (накрыть стерильной салфеткой), и незамедлительно вызвать скорую. При остановке дыхания и сердца сделать искусственное дыхание и массаж сердца. Лицевые ранения с обильным выделением крови: рану зажимаем стерильным тампоном. Самостоятельная транспортировка не рекомендуется или производится с всеми предосторожностями.
При ранениях позвоночника
может наблюдаться кратковременнаяпотеря сознания. Пострадавшего иммобилизуют (укладывают). При кровотечении накладывают повяку. При ранениях головы и позвоночника, доврачебная помощь ограничивается иммобилизацией пострадавшего и остановкой возможного кровотечения. В случае остановки дыхания и сердца производится непрямой массаж сердца и искусственное дыхание. Самостоятельная ранспортровка — не рекомендуется.
Ранения шеи
могут осложняться повреждением гортани и повреждениями позвоночника, а также сонных артерий. В первом случае пострадавшего иммобилизуют, а во втором незамедлительно производят остановку кровотечения. Смерть от кровопотери при ранении сонной артерии может наступить в течении 10-12 секунд. Артерию пережимают пальцами, а рану немедленно туго тампонируют стерильным бинтом. Щадящая транспортировка.
Ранения в грудь и живот
Все органы расположенные в человеческом теле разделены на три отдела: плевральную полость, брюшную полость и органы малого таза. Органы расположенные в плевральной полости отделены от органов расположенных в брюшной полости диафрагмой, а органы брюшной полости отделены от органов малого таза брюшиной. При ранении внутренних органов, кровь не всегда изливается наружу, а скапливается в этих полостях. Поэтому не всегда легко судить о том задеты ли крупные артерии и вены при таких ранениях. Остановка кровотечения затруднительна.
Ранения органов плевральной полости могут осложняться внутренними кровотечениями, пневмотораксом, гемотораксом или пневмогемотораксом.
пневмото’ракс — попадание воздуха через раневое отверстие в плевральную полость. Случается при ножевых и огнестрельных ранениях грудной клетки, а также при открытых переломах ребер. Объем грудной клетки ограничен. Когда туда попадает воздух, он мешает дыханию и работе сердца т. к. занимает объем используемый этими оргпнами.
гемоторакс — попадание крови в плевральную полость. Случается при ножевых и огнестрельных ранениях грудной клетки, а также при открытых переломах ребер. Объем грудной клетки ограничен. Когда туда попадает кровь, она мешает дыханию и работе сердца т. к. занимает объем используемый этими оргпнами.
пневмогемоторакс — попадание и крови и воздуха в плевральную полость.
Для предотвращения попадания воздуха в плевральную полость необходимо наложить на рану воздухонепроницаемую повязку — марлевую салфетку обмазаную борной мазью или вазелином, кусок полиэтилена, на крайний случай — плотно зажать рану ладонью. Пострадавшего усаживают в полусидячее положение. Остановка кровотечения затруднена. Транспортировка — щадящая.
При наличии раны в области сердца предполагается худшее. Определить ранение сердца помогают внешние признаки такие, как быстрое (мгновенное) ухудшение состояния пострадавшего, землистый цвет лица, быстрая потеря сознания. Следует заметить, что смерть в результате острой сердечной недостаточности(при ранении сердца) возникает не всегда. Иногда наблюдается постепенное угасание деятельности организма в результате наполнения перикарда кровью и, как следствие — затруднение работы сердца. Помощь в таких случаях должна оказываться специалистом (дренирование перикарда, ушивание раны сердца), которых следует вызвать немедленно.
перикард — полость, в которой располагается сердце. При ранениях сердца в эту полость может попадать кровь и сдавливать сердце, мешая его нормальной работе
Ранения органов брюшной полости
При ранениях органов брюшной полости острадавшего усаживаю в полусидячее положение. Предупреждение раневой инфекции. При сильной кровопотери — противошоковая терапия.
Предупреждение раневой инфекции
Продезинфицировать края раны
Наложить стерильную салфетку
Ранения органов малого таза
Ранения органов малого таза могут осложняться переломами костей таза, разрывами артерий и вен, повреждением нервов. Неотложная помощь при ранениях в область таза — противошоковые мероприятия и предупреждение раневой инфекции. При ранениях в ягодичную область может наблюдаться обильное кровотечение, которое останавливается тугой тампонадой входного отверстия пули. При переломах тазовых костей и тазобедренного сустава пострадавшего иммобилизуют. Щадящая транспортировка. Самостоятельная транспортировка нежелательна.
Полезные советы
При оказании первой помощи всегда необходим перевязочный материал. Когда его нет под рукой, приходиться использовать носовой платок, части одежды; но если Вы нашли место для хранения пистолета, то, может быть и стерильный пакет уместится в кармане. В машине обязательна аптечка. Дома желательно иметь аптечку не хуже, чем автомобильную. Самая необходимая вещь при кровопотере — кровезамещающие растворы, продаются в аптеках без рецепта вместе с аппаратом внутривенной инъекции.
Не забывайте, что определенную консультацию можно получить по телефону во время вызова скорой помощи. Лучше, если к моменту вызова скорой помощи Вами будет правильно определено ранение и состояние пострадавшего. Помните, что не редки случаи, когда пострадавшего не удавалось спасти из-за того, что на основании сообщения вызвавших скорую, оператор направлял к месту происшествия врача другого профиля.
В некоторых случаях, самостоятельная доставка пострадавшего в больницу предпочтительнее (быстрее). Городские больницы дежурят по очереди. Адрес дежурной больницы можно узнать по телефону скорой помощи. Диспетчер может предупредить приемный покой больницы, куда Вы намереваетесь доставить раненого, о характере ранения с тем, чтобы медперсонал подготовился к приему пострадавшего.
Аптечка (карманная) рекомендованная РСА:
Стерильный бинт
Жгут (все, что можно использовать, как жгут)
Спиртовые салфетки (для протирания рук и дезинфекции ран)
Ампула нашатырного спирта
Такая аптечка помещается даже в нагрудный карман. Храните аптечку в пластиковом пакете, который может пригодиться для накладывания герметичной повязки при ранениях грудной клетки.
Желательно иметь при себе острый перочинный нож т. к. для перевязки иногда необходимо оголить участок тела, а одежду не снять. Тогда одежда просто распарывается, срезается.
פציעת ירי — Перевод на русский — примеры иврит
На основании Вашего запроса эти примеры могут содержать грубую лексику.
На основании Вашего запроса эти примеры могут содержать разговорную лексику.
באמת יש לי פציעת ירי, והיא באמת כואבת.
פציעת ירי בירך ימין? קליבר -?
פציעת ירי במצב קריטי, במרחק שלוש דקות.
אולי פציעת ירי.
ליב, יש לנו פציעת ירי בחלק העליון של רגל שמאל בלי צילום רנטגן כדי לוודא שהקליע, לא גורם לסכנה מיידית
זו היתה אישתך, פציעת ירי.
גבר בן 32, פציעת ירי בבטן.
את תספרי לי איך הגעת לאמצע שום מקום עם פציעת ירי בכתף שלך?
Расскажешь мне, как ты оказалась в какой-то глуши с дыркой от пули в своём плече?
את תספרי לי איך הגעת לאמצע שום מקום עם פציעת ירי בכתף שלך?
הוא עדיין בעל ערך עם פציעת ירי, חבר.
נשארה לא ברורה לך בגלל שהיית במיון עם פציעת ירי.
אני מתכוון, עם כזו פציעת ירי לראש אפילו בנסיבות הטובות ביותר…
חלף הרבה זמן מאז שטיפלתי בפציעת ירי.
אז יש לי פציעת ירי
ויק, אין פציעת ירי.
פציעת ירי בראש.
אז עכשיו יש לי פציעת ירי
פציעת ירי בירך ימין — קליבר?.
פציעת ירי שגרמה להצטברות אוויר.
В Краснодаре при задержании грабителей банка ранен полицейский
Фото из архива
23 декабря, Минск /Корр. БЕЛТА/. В Краснодаре сегодня утром произошло ограбление банка. Как сообщает ТАСС, во время погони за грабителями получил ранение сотрудник полиции.
«Инспекторы ДПС преследовали автомобиль ВАЗ-2112, в котором находилось трое приезжих, подозреваемых в совершении преступления против собственности. Автомобиль был загнан полицейскими в тупик, водитель вынужден был остановиться. Сотрудники ДПС потребовали прекратить противоправные действия, однако один из фигурантов оказал активное сопротивление полицейским и произвел не менее двух выстрелов из неустановленного оружия, причинив одному из сотрудников ДПС огнестрельное ранение правого бедра», — говорится в сообщении следственного управления СК РФ по Краснодарскому краю.
Уточняется, что сотруднику ДПС оказали медицинскую помощь, угрозы его жизни и здоровью нет, он находится на амбулаторном лечении. Один из подозреваемых задержан, розыск еще двоих продолжается.-0-
Новости — ՀԱՅԱՍՏԱՆԻ ՀԱՆՐԱՊԵՏՈՒԹՅԱՆ ՔՆՆՉԱԿԱՆ ԿՈՄԻՏԵ
В результате необходимых следственных и иных процессуальных действий, предпринятых по уголовному делу, расследуемому следственным управлением Следственного комитета РА по Гегаркуникской области, раскрыт инцидент с причинением мужчине тяжелого огнестрельного ранения в Гаваре, предъявлено обвинение.
В ночь на 3-е декабря 2017 года, в 04:22 поступило сообщение о том, что в медцентр с огнестрельным ранением, переломом нижней трети левого бедра в области левого бедра был доставлен житель города Гавара(1983 года рождения).
По данному факту следственным управлением Следственного комитета РА по Гегаркуникской области было возбуждено уголовное дело по признакам части 1 статьи 112 и части 1 статьи 235 Уголовного кодекса РА. Мужчина признан потерпевшим.
В результате предпринятых неотложных следственных и оперативно-розыскных мероприятий раскрыт ряд имеющих существенное значение обстоятельств инцидента, установлена личность предполагаемого преступника, который тоже является жителем Гегаркуникской области(1988 года рождения). Обнаружено также орудие преступления – огнестрельное оружие.
В ходе предварительного следствия добыты фактические данные о том, что 34-летний мужчина с несколькими жителями своего региона в одном из ресторанных комплексов в Ереване участвовал в мероприятии, в ходе которого возник конфликт, который затем продолжился в городе Гаваре. Один из участников конфликта, вооружившись револьвером, отправился на территорию одной из газозаправочных станций в Гаваре с тем, чтобы выяснить отношения с 34-летним мужчиной, с которым у него возник спор. Там он выстрелил последнему в левое бедро, причинив тяжкое телесное повреждение.
На основе добытых достаточных доказательств мужчине(1988 года рождения) предъявлено обвинение по признакам части 1 статьи 235 и части 1 статьи 112 Уголовного кодекса РА.
Предварительное следствие продолжается. Предпринимаются меры, направленные на объективное, полное и всестороннее расследование обстоятельств произошедшего.
Примечание: Подозреваемый или обвиняемый в предполагаемом преступлении считается невиновным, пока его вина не доказана согласно судебному постановлению, вступившему в законную силу, в порядке, установленном Уголовно-процессуальным кодексом РА.
Переломы бедра и голени | Ортопедия и колено
Обзор
Перелом — это перелом или трещина в кости. При переломе ноги перелом может произойти в бедренной кости (бедренной кости) или в большеберцовой и малоберцовой костях голени. Переломы бедренной кости часто возникают в результате прямой сильной травмы бедренной кости. Переломы большеберцовой и малоберцовой кости также могут возникать в результате сильной травмы голени или в результате более слабых воздействий, например, случайного поворота ноги в неправильном направлении.
Лечение и прогноз будут зависеть от локализации и тяжести перелома. Ваш врач оценит вашу травму и симптомы и соответственно предложит лучшее лечение.
Причины перелома бедра и голени
Переломы бедренной кости часто возникают в результате прямой сильной травмы бедренной кости. Такая травма может произойти от:
- Автокатастрофа
- Огнестрельное ранение
- Падение с высоты
Поскольку бедренная кость, как правило, представляет собой чрезвычайно прочную кость, перелом бедренной кости, возникший в результате относительно небольшого воздействия, может указывать на основное заболевание, которое ослабило кости, например, рак или остеопороз.
Переломы большеберцовой и малоберцовой костей также могут возникать в результате травм с сильным ударом, хотя события с меньшим ударом также могут привести к переломам этих костей. Распространенные причины переломов большеберцовой и малоберцовой костей включают:
- Падение на пораженную ногу
- Прямое попадание во время занятий спортом
- Чрезмерное использование ног, например, при беге на длинные дистанции
В большинстве случаев при переломе большеберцовой кости ломается и малоберцовая кость. Если перелом только малоберцовой кости, повреждение, вероятно, связано с прямой травмой или изгибом той стороны ноги, где расположена малоберцовая кость.
Факторы риска перелома бедра и голени
У вас может быть повышенный риск перелома, если вы:
- Заниматься физической активностью, связанной с хронической нагрузкой на кости ног, например бегать или играть в баскетбол
- Есть остеопороз
- Есть ревматоидный артрит
- Болеют диабетом
Симптомы перелома бедра и голени
Симптомы перелома бедренной кости могут включать:
- Сильная боль в бедре, особенно при прикосновении к этой области, при попытке перенести вес на ногу или при попытке пошевелить коленом или бедром пораженной ноги
- Ушиб и отек в области травмы
- Осколки кости, прорвавшиеся через кожу
Симптомы перелома большеберцовой или малоберцовой кости могут включать:
- Сильная боль, отек, синяк или болезненность в голени
- Деформация формы ноги или выравнивания стопы после травмы
- Осколки кости, прорвавшиеся через кожу
- Неспособность переносить нагрузку на пораженную ногу
Осложнения при переломах бедра и голени
Переломы бедренной кости могут привести к таким осложнениям, как:
- Сильное кровотечение и кровопотеря
- Сгустки крови, которые образуются в венах бедра и могут быть опасными для жизни, если попадают в легкие
Переломы большеберцовой кости могут привести к таким осложнениям, как:
- Бактериальная инфекция, если сломанная кость пробивает кожу
- Нарушение заживления, если сломанная кость повреждает близлежащие нервы, кровеносные сосуды или мягкие ткани
Диагностика перелома бедра и голени
При диагностике перелома бедра или ноги ваш врач осмотрит поврежденную область на предмет онемения, болезненности и нарушения кровотока.Ваш врач также сделает рентгеновский снимок, чтобы оценить местоположение и тяжесть перелома.
Лечение перелома бедра и голени
Переломы бедренной кости обычно лечатся путем хирургического восстановления сломанной кости. В этой процедуре хирург вставляет металлический стержень в кость, что облегчает заживление.
Переломы большеберцовой кости часто лечат путем наложения гипса на пораженную конечность. При некоторых переломах врачам также может потребоваться хирургическое введение металлических стержней и винтов для восстановления сломанной конечности.
Переломы малоберцовой кости часто можно лечить, если дать пострадавшей конечности дать отдых, заморозить область и принять нестероидные противовоспалительные препараты. Большинство переломов малоберцовой кости не требуют дополнительного лечения, хотя в некоторых случаях врачи могут предоставить гипс или костыли.
Следующие шаги
Переломы ног могут зажить в течение двух или более месяцев, в зависимости от серьезности травмы, наличия каких-либо осложнений и необходимости хирургического вмешательства.
После операции по поводу перелома бедренной кости врач предоставит вам костыли, которыми вы сможете пользоваться на время выздоровления.
После перелома бедренной кости и голени ваш врач назначит вам режим физиотерапии, чтобы начать, как только вы сможете. Эти упражнения помогут восстановить силу и полный диапазон движений в пораженной ноге.
Огнестрельное ранение в конечность
- CareNotes
- Огнестрельное ранение в конечность
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Как диагностируются травмы от GSW?
Ваш лечащий врач осмотрит ваше тело на предмет травм. Попадание в конечность GSW может вызвать повреждение костей, сухожилий и связок. Это также может вызвать повреждение ваших мышц, нервов или крупных кровеносных сосудов. Он будет смотреть, есть ли у вас входные и выходные ранения от пули. Для диагностики повреждений, вызванных вашим GSW, вам может потребоваться любой из следующих тестов:
- Рентген, УЗИ, КТ или МРТ могут показать повреждение структур на руке или ноге.Он также может показать, где находится пуля. Вам могут дать контрастную жидкость, чтобы ваши органы или кровеносные сосуды лучше отображались на снимках. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастную жидкость. Не входите в кабинет МРТ с металлическими предметами. Металл может нанести серьезную травму. Сообщите врачу, если на вашем теле есть металл.
- Сосудисто-нервное обследование может выявить повреждение кровеносных сосудов или нервов и выявить проблемы с кровообращением.Ваш лечащий врач проверит ваш пульс, температуру кожи и цвет кожи ваших конечностей. Он также попросит вас сжать его руки руками и пошевелить ногами.
- Анализы крови и мочи покажут инфекцию и функцию почек, а также предоставят медицинским работникам информацию о вашем общем состоянии.
- Хирургическая операция может потребоваться, чтобы найти повреждение или место кровотечения.
Как лечится несовершеннолетняя GSW?
GSW может быть незначительным, если он не проникает глубоко в кожу и не повреждает какие-либо органы.Ваш лечащий врач может удалить пулю, а может и нет. Он может промыть вашу рану и закрыть ее швами или скобами.
Как лечится тяжелая форма GSW?
Вам может понадобиться любое из следующего:
- Лекарства можно давать для снятия боли и предотвращения инфекции. Вам могут сделать прививку от столбняка. Столбняк — тяжелая инфекция, вызываемая бактериями. Сообщите своему врачу, получали ли вы прививку от столбняка или бустерную вакцину против столбняка в течение последних 5 лет.
- Переливание крови может быть сделано, если у вас сильное кровотечение из GSW.
- Внутривенное введение жидкости можно вводить для предотвращения обезвоживания и увеличения притока крови к основным органам.
- Иммобилайзер, шина или гипсовая повязка могут быть наложены на вашу конечность, чтобы предотвратить ее движение. Это может помочь заживлению вашей раны.
- Хирургическая операция может потребоваться для восстановления повреждений костей, сухожилий, связок или крупных кровеносных сосудов в руке или ноге. Также может потребоваться очистить GSW или удалить пулю.Ваш лечащий врач может закрыть GSW швами или скобами. Ваш GSW, возможно, придется оставить открытым, чтобы отек уменьшился и ткани зажили.
Как я могу позаботиться о себе после травмы конечности?
- Ухаживайте за раной в соответствии с указаниями. Тщательно промойте рану водой с мылом. Высушите пораженный участок и наложите новую чистую повязку, как указано. Меняйте повязки, когда они намокнут или испачкаются. Следите за своей раной на предмет признаков инфекции, таких как покраснение, отек или гной.
- Прикладывайте лед к области раны на 15-20 минут каждый час или как указано. Используйте пакет со льдом или положите колотый лед в пластиковый пакет. Накройте полотенцем. Лед помогает предотвратить повреждение тканей и уменьшает отек и боль.
- Как можно чаще поднимайте руку или ногу над уровнем сердца. Это поможет уменьшить отек и боль. Положите руку или ногу на подушки или одеяла, чтобы держать их в удобном положении.
- Выполнение упражнений согласно указаниям. Ваш лечащий врач может научить вас упражнениям для укрепления поврежденной части конечности. Упражнения также могут улучшить кровоток и предотвратить образование тромбов. Вам может потребоваться физиотерапия.
- Не поднимайте ничего тяжелого. Поднятие тяжестей может вызвать слишком большую нагрузку на GSW. Спросите своего врача, какой вес вы можете поднять.
- Получите поддержку. Трудные и неожиданные чувства после выстрела — это нормально. У вас могут быть такие чувства, как гнев, депрессия, страх или беспокойство.Вам могут сниться кошмары или вы продолжаете думать о том, что произошло. Поговорите со своим врачом, если у вас возникнут какие-либо из этих чувств. Доступны лечебные процедуры, которые могут вам помочь.
Позвоните в службу 911 по любому из следующих номеров:
- Вы чувствуете головокружение, одышку и боль в груди.
- Вы кашляете кровью.
- У вас проблемы с дыханием.
Когда мне следует немедленно обратиться за помощью?
- Кровь просачивается через повязку.
- Ваша рана расслаивается.
- Ваша рука или нога онемела, бледна или холодна на ощупь.
- Ваша рука или нога кажется теплой, нежной и болезненной. Он может выглядеть опухшим и красным.
Когда мне следует связаться с поставщиком медицинских услуг?
- У вас жар.
- Ваша рана красная, опухшая или из нее вытекает гной.
- Ваша шина или гипсовая повязка отваливаются.
- У вас тошнота или рвота.
- Ваша боль не облегчается обезболивающим.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
© Copyright IBM Corporation 2020 Информация предназначена только для использования конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, защищенной авторским правом. Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Подробнее о огнестрельном ранении конечности
IBM Watson Micromedex
Огнестрельные ранения — последующий уход: MedlinePlus Medical Encyclopedia
Если рана была серьезной, возможно, вам сделали операцию, чтобы:
- Остановить кровотечение
- Очистить рану
- Найти и удалить части пули
- Найти и удалить фрагменты сломанной или раздробленная кость
- Поместите дренажные трубки или трубки для биологических жидкостей
- Удалите части или целые органы
Огнестрельные ранения, которые проходят через тело без поражения основных органов, кровеносных сосудов или костей, как правило, вызывают меньше повреждений.
Возможно, в вашем теле остались осколки пуль. Часто их невозможно удалить, не нанося дополнительных повреждений. Вокруг этих оставшихся частей образуется рубцовая ткань, что может вызывать постоянную боль или другой дискомфорт.
В зависимости от травмы у вас может быть открытая или закрытая рана. Ваш лечащий врач расскажет вам, как сменить повязку и ухаживать за раной. Помните эти советы:
- Держите повязку и область вокруг нее чистой и сухой.
- Принимайте антибиотики или обезболивающие в соответствии с указаниями. Огнестрельные ранения могут быть инфицированы, потому что в рану могут попасть предметы и осколки.
- Попытайтесь приподнять рану так, чтобы она была выше вашего сердца. Это помогает уменьшить отек. Возможно, вам придется делать это сидя или лежа. Вы можете использовать подушки, чтобы поддержать пространство.
- Если ваш врач говорит, что это нормально, вы можете приложить к повязке пакет со льдом, чтобы уменьшить отек. Спросите, как часто нужно прикладывать лед.Обязательно держите повязку сухой.
Ваш врач может сначала сменить вам повязку. После получения разрешения на самостоятельную замену повязки:
- Следуйте инструкциям по очистке и сушке раны.
- Обязательно вымойте руки после снятия старой повязки и перед очисткой раны.
- После промывки раны и наложения новой повязки снова вымойте руки.
- Не наносите на рану очищающие средства для кожи, спирт, перекись, йод или мыло с антибактериальными химическими веществами, если только ваш врач не сказал вам об этом.Это может повредить ткань раны и замедлить заживление.
- Не наносите лосьон, крем или лечебные травы на рану или вокруг нее, не посоветовавшись предварительно с врачом.
Если у вас есть нерассасывающиеся швы или скобы, ваш поставщик услуг снимет их в течение 3–21 дней. Не тяните за швы и не пытайтесь снять их самостоятельно.
Модель
имитирует кровотечение из огнестрельного ранения в ногу
В большинстве случаев, когда персонаж получает ранение в ногу в фильме, он продолжает ковылять, как будто ничего не произошло.Герои боевиков, кажется, могут отряхнуть огнестрельное ранение, просто морщась, как будто их ужалила пчела. Но реальность получения ранения в ногу намного ужаснее.
Ранения ноги — особенно огнестрельные — могут привести к ампутации конечности или даже к смерти, особенно если осколком или осколком пули удается разорвать кровеносный сосуд. Вы не увидите этого в боевиках, если только режиссер не стремился к твердому, реалистичному стилю или смерть персонажа была в некотором роде эмоционально значимой.Когда нас настоящих человек ранят в ногу, это почти всегда чрезвычайная ситуация.
Но благодаря изящной технологии 3D-моделирования ученые смогли смоделировать динамику жидкости при пулевом ранении в ногу. Другие исследователи и раньше моделировали динамику жидкости в крови и последствия огнестрельных и осколочных ранений, но это первый раз, когда это было сделано для ног. Выстрелы — не единственные ловушки, с которыми может столкнуться начинающий боевик (или, что более реалистично, солдат), поскольку травмы ног также могут быть вызваны минами и СВУ.
Моделирование было создано на основе сканирования различных участков ноги: твердой кости, мягких тканей с мышцами и кровеносными сосудами, а также кожи. Ранее определенная скорость кровотока из артерий и вен и хорошо известная гидродинамическая модель. Это позволило смоделировать, сколько крови покинуло тело в результате прохождения пулей различных участков ноги.
Эти симуляции в идеале можно было бы использовать для обучения боевых медиков, дав им виртуального пациента, который реагирует так же, как настоящая кровоточащая нога.Исследователи, разрабатывающие симуляцию, надеются однажды запустить ее в реальном времени, чтобы медики-стажеры могли применить необходимое лечение — например, наложить жгут или лекарства — и сразу увидеть реалистичную реакцию.
В настоящее время начинающие медики используют реальных животных для изучения травм, которые исследователи хотели бы исправить. Прямо сейчас уравнения, необходимые для моделирования гидродинамики в реальном времени, к сожалению, слишком требовательны к вычислениям. Кроме того, модели еще не решают проблемы переломов костей или множественных ран на одной конечности.Но исследователи надеются добавить больше переменных по мере дальнейшего развития моделей.
Лечение неосложненных огнестрельных ранений мягких тканей
Отчет Кевина Маквей-Джонса, консультанта Поиск проверен Магнусом Харрисоном, научным сотрудником
Клинический сценарий
24-летний мужчина доставлен в отделение неотложной помощи его друзьями с ранением в ногу. При осмотре бедра выявляется сквозная рана без поражения костей, нервов или крупных сосудов.Вы задаетесь вопросом, является ли простая очистка входной и выходной раны с антибиотиками или без них или хирургическая обработка раны лучшим лечением.
Вопрос из трех частей
У [молодого человека с несложным огнестрельным ранением только мягкие ткани] [уход за входной и выходной раной лучше, чем формальная хирургическая обработка раны] в [предотвращении инфицирования раны]?
Стратегия поиска
Medline 1966–03 / 00 с использованием интерфейса OVID. [({exp firearms OR gun $ .mp} AND {expires and травмы OR рана $.mp}) ИЛИ очистить раны, огнестрельный ИЛИ огнестрельный $ .mp] И {очистить ирригацию ИЛИ lavage.mp ИЛИ очистить рану ИЛИ debridement.mp ИЛИ очистить $ .mp} И {exp антибиотики ИЛИ антибиотик $ .mp}] ОГРАНИЧИТЬ для человека И английский.
Результат поиска
Всего найдено 77 работ, из которых 75 не относились к делу или были недостаточного качества для включения. Два оставшихся документа показаны в таблице 4.
Комментарий
В этой области нет рандомизированных исследований. Крупнейшее исследование выявило осложняющие факторы, но не дает прямого ответа на поставленный вопрос.
Клинический результат
Простые огнестрельные ранения мягких тканей без осложняющих факторов можно лечить с минимальной обработкой раны и антибиотиками.
Отчет Кевина Маквей-Джонса, консультанта Поиск проверен Магнусом Харрисоном, научным сотрудником
Список литературы
Ричи А.Дж., Харви К.Ф. Опыт низкоскоростных огнестрельных ранений: более консервативный подход в отдельных случаях J R Coll Surg Edinb 1990; 35: 302–4.
Ордог Дж. Дж., Шеппард Г. Ф., Вассербергер Дж. С., и др. . Заражение при легких огнестрельных ранениях. J Trauma 1993; 34: 358–65.
Огнестрельное ранение
Ваш сегодняшний экзамен не выявил повреждений глубоких органов или тканей. Иногда при первом осмотре не удается обнаружить более глубокую травму; Итак, следите за указателями ниже. Если фрагменты пули остаются на месте, это связано с тем, что их удаление может привести к большему повреждению близлежащих тканей.Если оставить фрагмент на месте, вокруг него образуется рубцовая ткань. После заживления фрагменты обычно не вызывают никаких симптомов.
Уход на дому
Следующие рекомендации помогут вам ухаживать за раной в домашних условиях:
Следите за тем, чтобы рана была чистой и сухой. Если была наложена повязка, и она стала влажной или грязной, замените ее. В противном случае оставьте его на первые 24 часа.
Если рана осталась открытой или использовались швы, очищайте рану ежедневно:
После снятия повязки промойте пораженную область водой с мылом.
После очистки нанесите тонкий слой мази с антибиотиком. Это сохранит влажность раны и облегчит снятие швов. Повторно наложите повязку.
Вы можете принять душ в обычном режиме через первые 24 часа, но не замачивайте область в воде (без ванны или плавания), пока не будут сняты швы.
Если использовались хирургические ленты, держите область чистой и сухой. Если он намокнет, насухо промокните полотенцем.После того, как хирургическая лента была снята, можно безопасно вернуться к своим обычным занятиям.
Если кровотечение из раны, накройте марлей или полотенцем и приложите сильное прямое давление, не отпуская, в течение 5 полных минут по часам. Это дает время для образования сгустка. Если это не остановит кровотечение, немедленно вернитесь в больницу.
Вы можете использовать безрецептурные обезболивающие для снятия боли, если не было прописано другое обезболивающее. Примечание: Если у вас хроническое заболевание печени или почек, или когда-либо была язва желудка или желудочно-кишечное кровотечение, проконсультируйтесь с врачом перед применением этих лекарств.
После огнестрельного ранения нормально испытывать много сильных и неожиданных ощущений. Шок, страх, депрессия, обвинение и гнев — все это очень обычные и нормальные чувства. Также могут быть:
Общее чувство тревоги и страха за вашу безопасность
Повторяющиеся мысли или кошмары о событии
Проблемы со сном или изменения аппетита
Чувство депрессии, грусти или подавленности энергия
Вызывает раздражение или легко расстраивается
Чувство необходимости избегать действий, мест или людей, которые напоминают вам о событии
Последующий уход
Большинство кожных ран заживают в течение 10 дней.Но даже при правильном лечении может возникнуть раневая инфекция. Ежедневно проверяйте рану на наличие признаков инфекции, перечисленных ниже. Швы необходимо снять с лица в течение 5 дней. Швы необходимо снять с других частей тела в течение –14 дней. Если использовались хирургические ленты, дайте им отпасть естественным образом. Если они не выпадают естественным путем, удалите их самостоятельно через 7 дней, если не указано иное.
Если эмоциональные или психические симптомы длятся более 3 недель, у вас может быть более серьезная реакция на травматический стресс.Проконсультируйтесь со своим врачом, психологом или психотерапевтом. Есть методы лечения, которые могут помочь.
Эта организация также может предложить помощь:
Радиолог проверит все сделанные рентгеновские снимки. Мы сообщим вам обо всех новых результатах, которые могут повлиять на ваше лечение.
Когда обращаться за медицинской помощью
Немедленно позвоните своему лечащему врачу, если произойдет одно из этих событий:
Усиливающаяся боль в ране
Лихорадка 38 ° C или выше или по указанию вашего врача
Покраснение, припухлость или гной, исходящие из раны
Онемение возле раны во время снятия шва
Позвоните 911
Позвоните 911 в случае возникновения любого из этих событий:
Продолжающееся кровотечение из раны, которое не контролируется прямым давлением
При ранениях грудной клетки или живота обратите внимание на одышку, болезненное дыхание, усиливающуюся боль в спине или животе, слабость, головокружение или обмороки
Травма седалищного нерва после огнестрельного ранения: роль трансплантации жира
Назад к ePosters 2018
Травма седалищного нерва после огнестрельного ранения: роль трансплантации жира
Прашанти Дивакар, доктор медицины; Джастин Т. Зелонес, доктор медицины; Джозеф Розен, MD
Медицинский центр Дартмут-Хичкок, Ливан, NH
Введение Ежегодно более 180 миллионов человек заболевают повреждениями периферических нервов.Огнестрельные ранения (GSW) являются особенно серьезной причиной из-за таких осложнений, как потеря мягких тканей, повреждение сосудов и инфекция. Мы представляем случай пациента с GSW к левому бедру, в результате которого произошел перелом дистального отдела бедра, который потребовал открытой репозиции, внутренней фиксации и интрамедуллярного стержня. В послеоперационном периоде у пациента отмечены слабость, онемение и боль в пораженной ноге. Компьютерная томография (КТ) и электромиография (ЭМГ) продемонстрировали повреждение седалищного нерва осколками периневральной пули.Пациенту проведен невролиз седалищного нерва и жировая пластика. Это первый в литературе случай трансплантации жира после повреждения седалищного нерва в сочетании с невролизом. Материалы и методы Компьютерная томография через полтора месяца после травмы показала обширные баллистические фрагменты в мягких тканях левой нижней части бедра и рядом с седалищным нервом с соответствующим веретенообразным утолщением (рис. 1). ЭМГ через три месяца после аварии выявила более сильное повреждение левой большеберцовой кости, чем левого малоберцового отдела седалищного нерва.Пациенту был проведен невролиз седалищного, большеберцового и глубоких / поверхностных нервов, а также удаление фрагментов пули из невромы с последующей трансплантацией жира через четыре с половиной месяца после первоначальной травмы (рис. 2). Результаты Пациент был осмотрен через полтора месяца после процедуры и сообщил об улучшении силы и функции левой голени. При осмотре у него был хорошо заживший разрез задней части бедра, меньшее онемение подошв и увеличенное тыльное сгибание голеностопного сустава. Выводы В других исследованиях трансплантация аутологичного жира продемонстрировала регенеративный эффект на рубцовую ткань, улучшение активности периферических нервов, облегчение невропатической боли и подвижность конечностей при болезненных невриномах.Это первый опубликованный отчет о повреждении периферического нерва аутологичной жировой трансплантации при повреждении седалищного нерва, демонстрирующий улучшение моторной / сенсорной функции и уменьшение нейропатической боли.

 ч.
ч.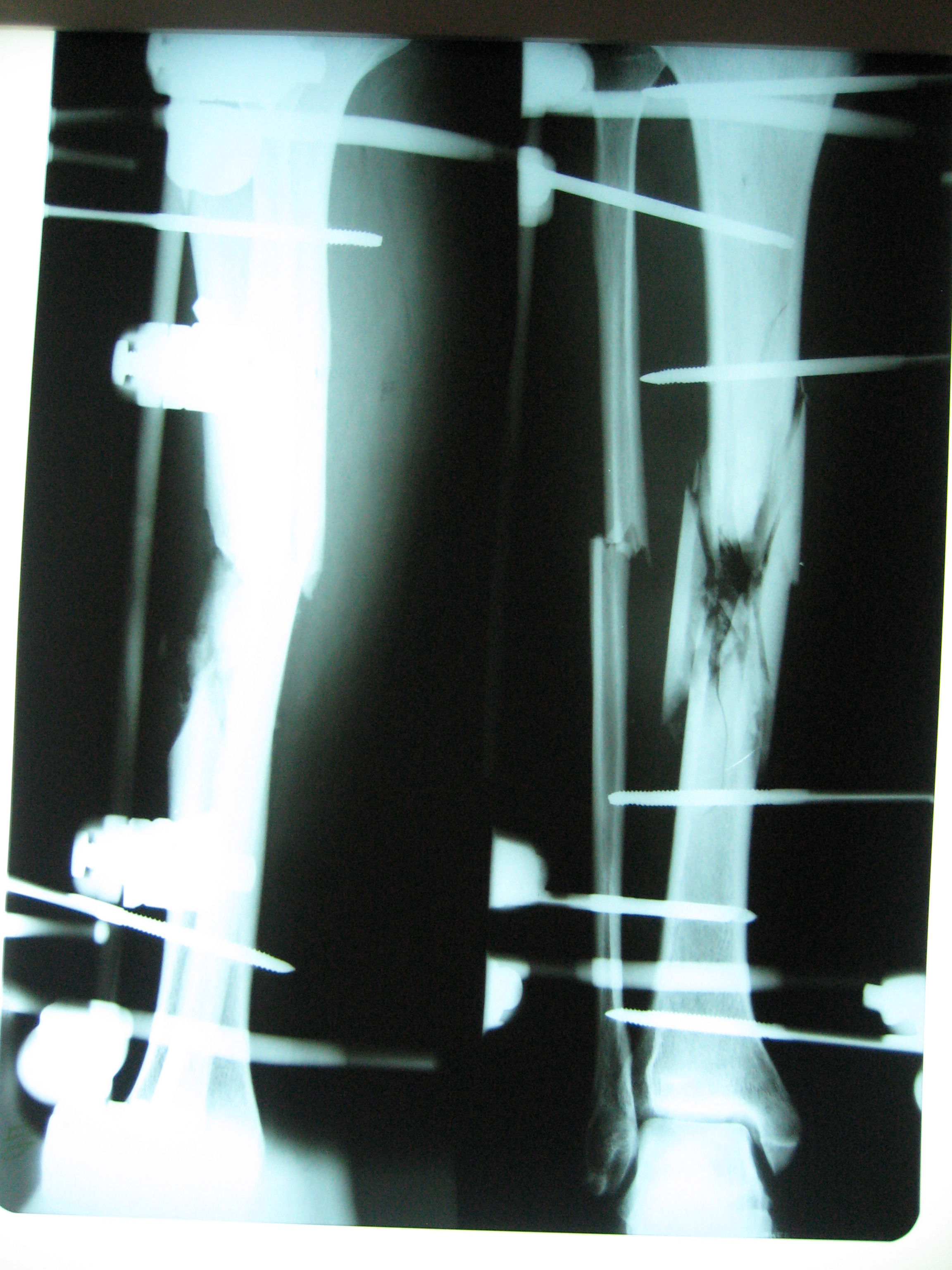 5
5 7
7