Онхоцеркоз
Онхоцеркоз распространен, главным образом, в тропических районах. Более 99% инфицированных людей проживают в 31 африканской стране к югу от Сахары:
- Ангола
- Бенин
- Буркина Фасо
- Бурунди
- Демократическая Республика Конго
- Габон
- Гана
- Гвинея
- Гвинея-Биссау
- Камерун
- Кения
- Кот-д’Ивуар
- Либерия
- Малави
- Мали
- Мозамбик
- Нигер
- Нигерия
- Объединенная Республика Танзания
- Республика Конго
- Руанда
- Сенегал
- Сьерра-Леоне
- Судан
- Того
- Уганда
- Центральноафриканская республика
- Чад
- Экваториальная Гвинея
- Эфиопия
- Южный Судан
Онхоцеркоз был также ввезен в Йемен, Бразилию и Венесуэлу (Боливарианскую Республику).
Программы по профилактике, борьбе и ликвидации
Вакцины или лекарства для профилактики инфицирования O.volvulus нет.
За период с 1974 по 2002 года онхоцеркоз был взят под контроль в Западной Африке в рамках проведения Программы по борьбе с онхоцеркозом (ПБО), благодаря, главным образом, распылению вертолетами и самолетами инсектицидов для уничтожения личинок мошки (борьба с переносчиками болезни). Эти усилия были дополнены проводимыми с 1989 года крупномасштабными кампаниями по распределению ивермектина.
Эти усилия были дополнены проводимыми с 1989 года крупномасштабными кампаниями по распределению ивермектина.
Благодаря ПБО 40 миллионов человек были излечены от инфекции, у 600 000 человек была предотвращена слепота и 18 миллионов детей были рождены свободными от угрозы этого заболевания и слепоты. Кроме того, 25 миллионов гектаров заброшенных пахотных земель стали вновь использоваться для поселения и выращивания сельскохозяйственных культур, что позволяло накормить 17 миллионов человек в год.
Африканская программа по борьбе с онхоцеркозом (АПБО), созданная в 1995 г. для борьбы с онхоцеркозом в оставшихся эндемичных странах Африки, была закрыта в конце 2015 г. после того, как начался переход к ликвидации онхоцеркоза. Ее главной стратегией было обеспечение не требующего поддержки, ориентированного на отдельные сообщества лечения ивермектином и, при необходимости, ведение борьбы с переносчиками болезни методами, безопасными для окружающей среды. За последний год АПБО более 119 миллионов человек получили лечение ивермектином и во многих странах заболеваемость, связанная с онхоцеркозом, значительно снизилась. Ко времени закрытия АПБО более 800 000 человек в Уганде и 120 000 человек в Судане ивермектин более не требовался.
Ко времени закрытия АПБО более 800 000 человек в Уганде и 120 000 человек в Судане ивермектин более не требовался.
В 2017 году в странах Африки, где проводилась стратегия ориентированного на отдельные сообщества лечения ивермектином, более 152 млн человек получили лечение, что составляет более 70% глобального охвата. Расширенный специальный проект по элиминации забытых тропических заболеваний в Африке (РСПЭЗТБ), призванный обеспечивать проведение химиотерапии для профилактики ЗТБ, преследует четыре основных цели: 1. расширение масштабов лечения для достижения стопроцентного охвата соответствующих географических районов; 2. сокращение масштабов: прекращение лечения после прерывания передачи инфекции и достижения контроля над ней; 3. укрепление информационных систем для принятия научно- обоснованных мер; 4. обеспечение более эффективного распоряжения безвозмездно предоставленными препаратами за счет совершенствования практики управления цепями поставок. РСПЭЗТБ размещается в Региональном бюро ВОЗ для стран Африки.
Расширенный специальный проект по элиминации ЗТБ в Африке (РСПЭЗТБ), который заменил АПБО предназначен для поддержки программ по борьбе с ЗТБ, включая программы по борьбе онхоцеркозом, в ряде приоритетных стран. В его рамках будет объединена группа экспертов, которые могут оказывать техническое содействие всем странам-членам. РСПЭЗТБ, подобно ПБО и АПБО, базируется в Региональном бюро ВОЗ для стран Африки.
В 1992 году была создана Программа по ликвидации онхоцеркоза в Америке (ПЛОА). Ее целью была ликвидация к 2015 году заболеваемости глаз и остановка передачи инфекции на территории Америки с помощью крупномасштабных кампаний по лечению ивермектином, проводимых дважды в год. В 2006 году во всех 13 очагах этого региона охват лечением превысил 85%, а к концу 2017 года передача инфекции была прервана в 11 из 13 очагов.
В настоящее время усилия по ликвидации сфокусированы на народ яномами, живущий в Бразилии и Венесуэле (Боливарианской Республике).
5 апреля 2013 года Генеральный директор ВОЗ опубликовала официальное письмо, подтверждающее, что в Колумбии ликвидирован онхоцеркоз. Колумбия стала первой страной в мире, которая удостоверена и объявлена ВОЗ как страна, свободная от онхоцеркоза. В сентябре 2014 года Эквадор стал второй страной, в июле 2015 года Мексика стала третьей страной, а в июле 2016 года Гватемала стала четвертой страной в мире свободной от речной слепоты. Свыше 500 000 человек в странах Америки больше не нуждаются в терапии ивермектином. \n
Колумбия стала первой страной в мире, которая удостоверена и объявлена ВОЗ как страна, свободная от онхоцеркоза. В сентябре 2014 года Эквадор стал второй страной, в июле 2015 года Мексика стала третьей страной, а в июле 2016 года Гватемала стала четвертой страной в мире свободной от речной слепоты. Свыше 500 000 человек в странах Америки больше не нуждаются в терапии ивермектином. \n
Лечение
ВОЗ рекомендует проводить лечение онхоцеркоза ивермектином, по меньшей мере, один раз в год в течение примерно 10-15 лет. В районах, где одновременно распространены O. volvulus и Loa loa, стратегии лечения необходимо скорректировать. Loa loa — другая паразитическая филярия, эндемичная в Камеруне, Центральноафриканской Республике, Конго, Демократической Республике Конго, Нигерии и Южном Судане. Лечение пациентов с высоким уровнем L. Loa в крови может иногда приводить к тяжелым неблагоприятным реакциям. В затронутых странах рекомендуется следовать рекомендациям Комитета экспертов по мектизану (КЭМ)/АПБО в отношении ведения возможных тяжелых неблагоприятных реакций.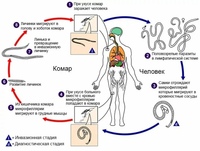
Деятельность ВОЗ
Штаб-квартира ВОЗ оказывает административную, техническую и оперативно-исследовательскую поддержку во всех трех регионах, где отмечается передача онхоцеркоза. В 2017 г. ВОЗ учредила Техническую консультативную подгруппу по онхоцеркозу (ТПО), которая должна предоставить рекомендации по разработке политики и руководящих принципов, а также определить приоритеты научных исследований, необходимых для достижения целей программы по элиминации этого заболевания.
Региональное бюро ВОЗ для стран Африки, с 1975 по 2002 год осуществлявшее общее наблюдение за Программой по борьбе с онхоцеркозом (ПБО), а с 1995 по 2015 год — за Африканской программой по борьбе с онхоцеркозом (АПБО), в настоящее время обеспечивает контроль за реализацией Расширенного специального проекта по элиминации ЗТБ в Африке (РСПЭЗТБ), который будет играть важную роль в координации мероприятий по борьбе с ЗТБ, поддающихся профилактической химиотерапии и их ликвидации в этом регионе.
В рамках партнерства ПЛОА ВОЗ сотрудничает с эндемичными странами и международными партнерами в Американском регионе ВОЗ. Хотя не существует официальной программы по координации мероприятий в Регионе Восточного Средиземноморья ВОЗ, две страны этого региона также участвуют в мероприятиях по ликвидации.
Хотя не существует официальной программы по координации мероприятий в Регионе Восточного Средиземноморья ВОЗ, две страны этого региона также участвуют в мероприятиях по ликвидации.
«,»datePublished»:»2019-06-14T22:00:00.0000000+00:00″,»image»:»https://www.who.int/images/default-source/departments/ntd-library/onchocerciasis/7373161016663-zn326223.jpg?sfvrsn=11c10d9a_8″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2019-06-14T22:00:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/onchocerciasis»,»@context»:»http://schema.org»,»@type»:»Article»};
Диагностика онхоцеркоза
Онхоцеркоз ― это гельминтная инвазия, которую еще именуют «речной слепотой». Нематоды поражают лимфоузлы, кожу и глаза. Это приводит к образованию зудящей сыпи, фиброзных узлов, язв, к развитию лимфедемы. Наиболее серьезные повреждения происходят в инфицированном глазе. Что приводит к хроническому конъюнктивиту, воспалению роговицы, глаукоме, катаракте, воспалению сосудов глаза. Очень высок риск развития слепоты.
Наиболее серьезные повреждения происходят в инфицированном глазе. Что приводит к хроническому конъюнктивиту, воспалению роговицы, глаукоме, катаракте, воспалению сосудов глаза. Очень высок риск развития слепоты.
Определение заболевания
Онхоцеркоз вызывают паразитирующие в организме человека гельминты. Болезнь передается при укусах инфицированных мошек. Они обитают у рек с быстрым течением вблизи плодородных земель. Поэтому чаще всего страдают люди занимающиеся сельским хозяйством. В странах с неблагоприятной эпидемиологической обстановкой насчитывают более 20 млн человек, страдающих этим заболеванием. Около 2% из них понесли значительную потерю зрение или ослепли.
ВОЗ относит онхоцеркоз в группу забытых болезней. Однако, она по-прежнему встречается в мире. В первую очередь в странах Африки, Латинской Америки, Йемене. Иногда отмечаются единичные случаи в других странах.
В 2013 году Колумбия получила от ВОЗ удостоверение в ликвидации онхоцеркоза. В 2014 году такой страной стал Эквадор, 2015 году Мексика, а в 2016 году Гватемала. Для ликвидации заболевания проводят лечение групп и сообществ препаратом ивермектином. Медикаментозное лечение проводят не только у людей, но и у животных. Как правило, крупномасштабные кампании проводятся дважды в год, а дополнительные по мере обнаружения больных на местах. Для полного избавления от паразита на территории страны порой требуется не один десяток лет.
В 2014 году такой страной стал Эквадор, 2015 году Мексика, а в 2016 году Гватемала. Для ликвидации заболевания проводят лечение групп и сообществ препаратом ивермектином. Медикаментозное лечение проводят не только у людей, но и у животных. Как правило, крупномасштабные кампании проводятся дважды в год, а дополнительные по мере обнаружения больных на местах. Для полного избавления от паразита на территории страны порой требуется не один десяток лет.
Причины
Онхоцеркоз вызывают паразитические гельминты, нематоды Onchocerca volvulus. Инфекцию разносят инфицированные мошки рода Similium. Жизненный цикл онхоцерки состоит из нескольких стадий:
-
При укусе мошка заражает человека. -
Червь проникает в подкожную клетчатку и вырастает до половозрелой формы. -
Самки отрождают микрофиллярии. Они локализуются под кожей, в лимфатических узлах. Иногда выявляются в крови и моче, могут попасть в глаза. Если на этой стадии здоровое насекомое кусает человека, то оно инфицируется и передает следующему попавшие в нее микрофиллярии.
Иногда выявляются в крови и моче, могут попасть в глаза. Если на этой стадии здоровое насекомое кусает человека, то оно инфицируется и передает следующему попавшие в нее микрофиллярии.
Онхоцерки ― это нитевидные круглые черви, длиной в половозрелом возрасте от 19 до 50 мм. Размер личинок колеблется от 0,05 до 0,35 мм. Самки больше самцов. Продолжительность жизни личинки до 2,5 лет, взрослые особи могут жить до 15 лет. За год жизни самки производят до 1 млн микрофиллярий.
Паразитируя в коже, гильмиты вызывают дерматиты, депигментацию, онхоцеркомы, язвы. При инвазировании лимфатических узлов развивается лимфостаз и лимфаденопатия. Проникновении личинок в глаза приводит к поражению сосудов, сетчатки, глазного нерва.
Симптомы
Формирование болезни длительное, первые признаки проявляются в среднем спустя 12 месяцев после заражения. Включают следующие симптомы:
-
Лихорадка с повышением температуры тела до +40 С.
-
Общее недомогание, слабость. -
Филяриозная чесотка, сопровождаемая сухостью, шелушением, зудом, гиперпигментацией кожи. -
Папулезная сыпь, которая формируется в пустулы и язвы, не заживающие длительное время. -
Эозинофилия крови ― повышение числа эозинофилов, клеток крови, защищающих организм от паразитов.
Значительные и многократные инвазии приводят к серьезным поражениям кожи и подкожной клетчатки. Теряется эластичность, изменяется структура, кожа словно покрывается апельсиновой коркой. Это состояние иногда называют «слоновой» или «крокодиловой кожей». Развивается депигментации кожи, эти участки условно называют «кожей леопарда».
Наиболее часто изменения происходят в ногах, подмышечных и паховой зонах. В результате патологических изменений атрофируется эпидермис, потовые железы, волосяные луковицы.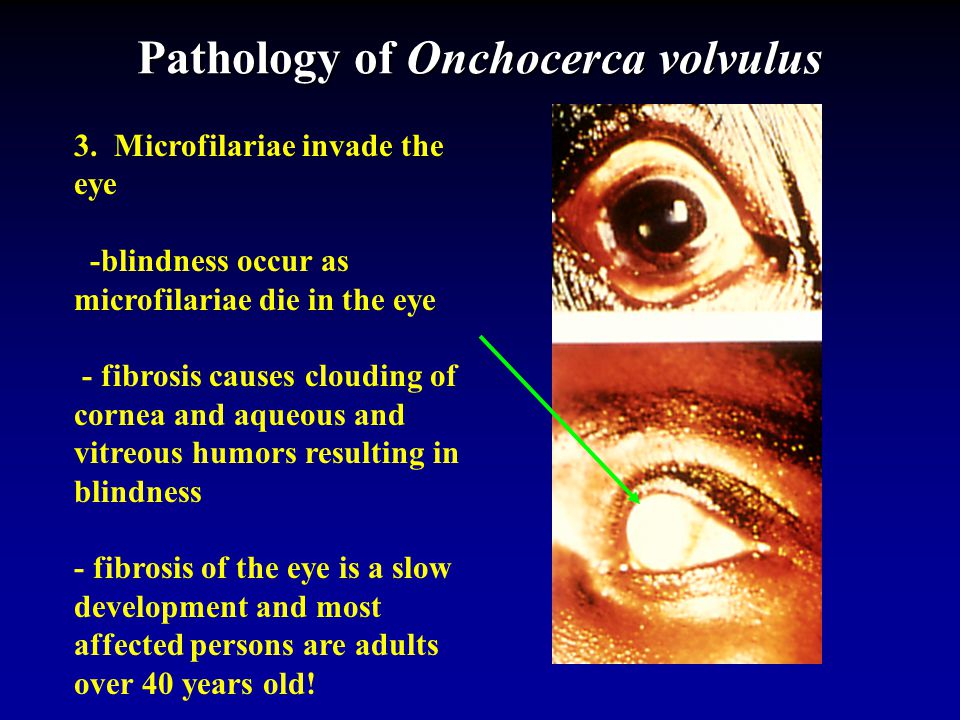 У некоторых больных образуются огромные свисающие складки кожи, возникают паховые и бедренные грыжи.
У некоторых больных образуются огромные свисающие складки кожи, возникают паховые и бедренные грыжи.
При поражении лимфоузлов они могут увеличится до таких размеров, что приведет лимфостаза мошонки и нижних конечностей (слоновости).
Еще одна ярко выраженная клиническая картина ― образование онхоцерком. Это подкожные узлы, доходящие в диаметре до 10 см. Они плотны, болезненны при пальпации. Чаще возникают на голове, верхней части спины, в области таза. Если онхоцеркома разовьется возле сустава, это приведет к артриту.
Миграция онхоцерки в глазную среду
Наиболее опасен онхоцеркоз при миграции личинок в среду глаза. Попавшие на роговицу микрофилярии вызывают конъюнктивит. Среди симптомов:
-
светобоязнь, -
слезотечение, -
отечность.
Из-за гибели паразитов образуются очаги кератита (воспаление роговицы). Это выражается следующей симптоматикой: «мушки в глазах», покраснение, воспаления, уменьшение прозрачности и блеска роговицы.
Это выражается следующей симптоматикой: «мушки в глазах», покраснение, воспаления, уменьшение прозрачности и блеска роговицы.
Дальнейшее поражение приводит к точечным кератитам, иридоциклиту, кистам роговицы, повреждению зрительного нерва. Часто можно наблюдать депигментация радужной оболочки. С течением времени развивается хориоретинит, катаракта, глаукома и слепота.
Диагностика
Клинические проявления онхоцеркоза
Заподозрить наличие заболевание можно по специфическому дерматиту, воспалению лимфоузлов, глазным поражениям и онхоцеркам. Важно установить место заражения, узнать посещал ли больной за последний год страны с неблагоприятной эпидем. обстановкой.
Лабораторная и инструментальная диагностика онхоцеркоза
Подтвердить диагноз можно несколькими способами:
-
Микроисследование срезов кожи; -
ПЦР образцов кожи; -
определение уровня антител методом ИФА, РСК.
Анализ на антитела должен применяться в сочетании с другими методами диагностики, поскольку сам по себе он имеет ограниченную информативность. В первую очередь не может дифференцировать одних гельминтов от других. Во вторых, не позволяет отличить инфекцию, существовавшую ранее, от действующей в настоящее время.
Для обнаружения подкожных узелков используют аппарат УЗИ. Важно изучить состояние глазных тканей. Для этого проводится биомикроскопия. Обнаружить паразита можно при осмотре щелевой лампой. Если в результате обследования были выявлены микрофилярии, следить за состоянием пациента и эффективностью лечение также должен врач-офтальмолог.
Лабораторная и инструментальная диагностика позволяют дифференцировать онхоцеркоз от аналогичных заболеваний со схожей симптоматикой. Следует исключить грибковые поражения кожи, инфицирование глазным нематодом Loa loa, сифилис и иные болезни.
Лечение
Терапия онхоцеркоза проводится врачом-паразитологом, под наблюдением офтальмолога, дерматолога, иммунолога.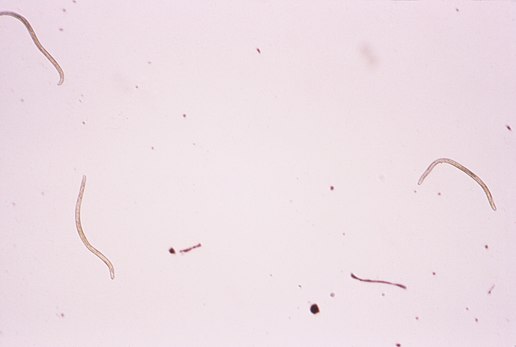 Схема лечения назначается индивидуально, проводится в рамках стационара. Это обусловлено тем, что массовая гибель паразитов может привести к тяжелым аллергическим и интоксикационным реакциям организма.
Схема лечения назначается индивидуально, проводится в рамках стационара. Это обусловлено тем, что массовая гибель паразитов может привести к тяжелым аллергическим и интоксикационным реакциям организма.
Для подавления аллергии назначают антигистамины, кортикостероиды, проводят очистку крови методом плазмафереза. Онхоцеркозные узлы удаляют хирургическим путем. Физическое удаление паразитов также значительно снижает уровень микрофиляриемии.
Профилактика заболевания
Защититься индивидуально в местах обитания мошки можно путем ношения защитных костюмов и использования репеллентов.
На уровне местной или государственной власти должны быть организованы программы по уничтожению насекомых-разносчиков. Для этого на территории распыляют с вертолетов и самолетов инсектициды, уничтожающие личинок мошки Similium. В эндемичных регионах необходимо проведение профилактики заболевания ивермектином. Подобные программы при поддержке ВОЗ развернуты во многих странах Африки.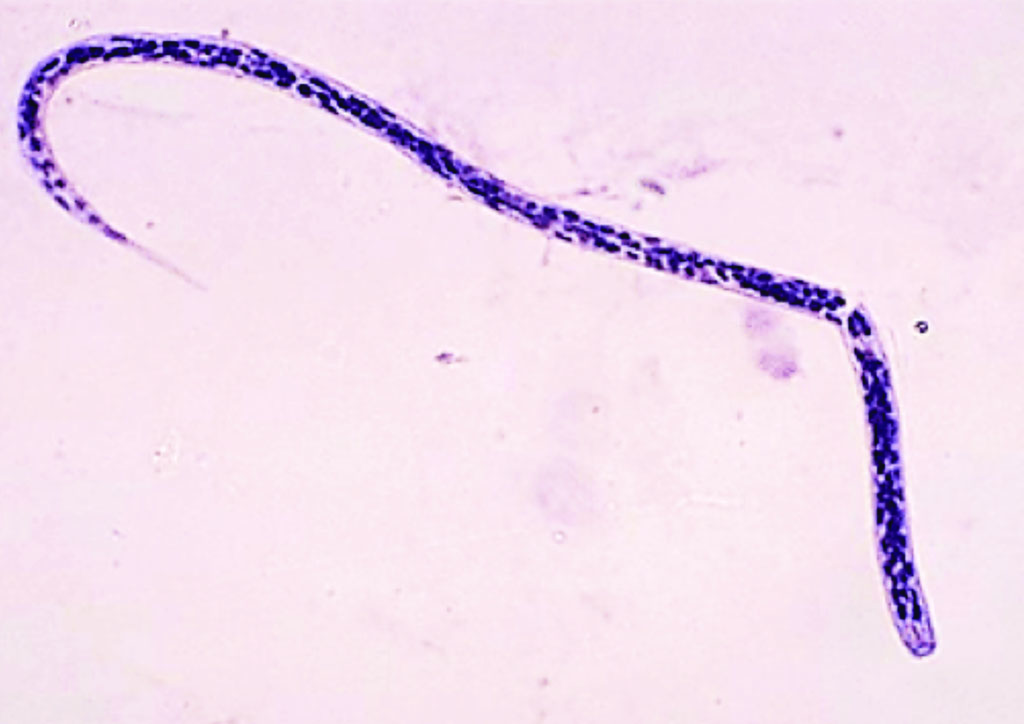
Онхоцеркоз
Онхоцеркоз (речная слепота) является хронически протекающим филяриатозом, для которого характерно преимущественное поражение глаз, кожи и подкожной клетчатки.
Данное заболевание распространено в районах, расположенных вдоль ручьев и рек. Часто диагностируется у жителей африканских стран, и ряда стран Южной Америки.
Онхоцеркоз глаз занимает второе место среди причин, вызывающих слепоту вследствие инфекции.
Причины
Возбудителями заболевания являются онхоцерки: О. caecutiens Brumpt в Южной Америке и О. volvulus в Африке. Данные виды паразитов обладают морфологической и биологической идентичностью. Длина онхоцерка может достигать 50мм, ширина дл 0,4мм.
Окончательный хозяин паразитов данного вида – человек, промежуточные – самки мошек Simulium. Микрофилярии, рожденные самками онхоцерков, локализуются в глазах, внутренних органах, лимфоузлах, иногда – в крови человека.
Патогенез
При онхоцеркозе происходит поражение микрофиляриями кожи, глаз и лимфатических узлов. Заболевание проявляется слабовыраженным хроническим воспалением, вследствие чего разрушаются эластические волокна, развивается атрофия и фиброз. Онхоцеркомы составляет соединительная ткань, которая окружает взрослые особи паразитов. Часто наблюдается появление воспалительной инфильтрации на периферии очагов. Поражение глаза характеризуется разрастанием сосудов, иритом, хориоретинитом, атрофией зрительного нерва, рубцеванием и помутнением роговой оболочки, вследствие чего развивается слепота. Воспалительная реакция на погибших микрофилярий обуславливает появление точечных помутнений роговой оболочки.
Заболевание проявляется слабовыраженным хроническим воспалением, вследствие чего разрушаются эластические волокна, развивается атрофия и фиброз. Онхоцеркомы составляет соединительная ткань, которая окружает взрослые особи паразитов. Часто наблюдается появление воспалительной инфильтрации на периферии очагов. Поражение глаза характеризуется разрастанием сосудов, иритом, хориоретинитом, атрофией зрительного нерва, рубцеванием и помутнением роговой оболочки, вследствие чего развивается слепота. Воспалительная реакция на погибших микрофилярий обуславливает появление точечных помутнений роговой оболочки.
Симптомы
Узлы визуализируются спустя 3-4 месяца после того, как произошло заражение. Самки рожают микрофилярии приблизительно через год после попадания в организм человека.
Инкубационный период длится около одного года. В начале заболевания наблюдается общее недомогание и лихорадка. Отмечается появление шелушения, сухости кожи, зудящей папулезной сыпи. В некоторых случаях происходит трансформация папул в пустулы и образование язв.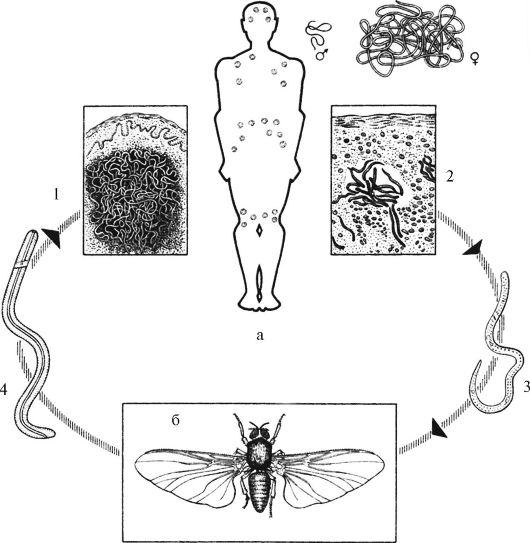 При значительном поражении кожи микрофиляриями на ней образуется так называемая «лимонная корка». Постепенно наблюдается появление депигментированных участков кожи.
При значительном поражении кожи микрофиляриями на ней образуется так называемая «лимонная корка». Постепенно наблюдается появление депигментированных участков кожи.
Онхоцеркоз (речная слепота) характеризуется плотными, подвижными и зачастую болезненными фиброзными узлами, размером от 1 до 7см, которые локализуются под поверхностью кожи, преимущественно на голове, в области таза и вокруг суставов. Чаще всего узлы располагаются в местах с тонкой подкожно-жировой клетчаткой (например, над выступами костей).
Один из основных симптомов данного заболевания заключается в изменениях кожи. Кожный покров может стать твердым, сморщиваться, шелушиться, на нем наблюдается появление сильно зудящей, мелкопапулезной сыпи. Температура тела может повышаться, появляются признаки общей интоксикации организма: головная боль, общее недомогание.
На папулах происходит возникновение пузырьков или пустул, с последующим их изъязвлением. Заживление язв происходит медленно, на их месте образуются рубцы.
Зачастую возникший дерматит имеет симптомы, подобные рожистому воспалению кожи: отечность кожных покровов на участках, пораженных микрофиляриями, темно-красный цвет, повышение температуры тела до 40 градусов, появление отека ушных раковин и губ. Длительное обострение дерматита приводит к утолщению и отечности кожи на пораженных участках, увеличению ушных раковин. На спине и шее наблюдается появление участков депигментации кожи.
Иногда онхоцеркоз человека не сопровождается образованием фиброзных узлов, однако при этом паразиты обнаруживаются в коже. Может отмечаться появление слоновости мошонки, ног, лица, орхита, гидроцеле, локализованных абсцессов, перфорации костей черепной коробки, которые приводят к эпилептиформным судорогам.
У мужчин с запущенным онхоцеркозом может наблюдаться формирование кожных мешков с увеличенными склерозированными бедренными либо паховыми лимфатическими узлами.
Инфицирование микрофиляриями глаза вызывает появление симптомов, схожих с проявлениями хронического конъюнктивита, развитие утолщения слизистой оболочки — чаще всего в месте перехода роговой оболочки в склеру, где гиперемированная конъюнктива образует валик толщиной от 2 до 3мм.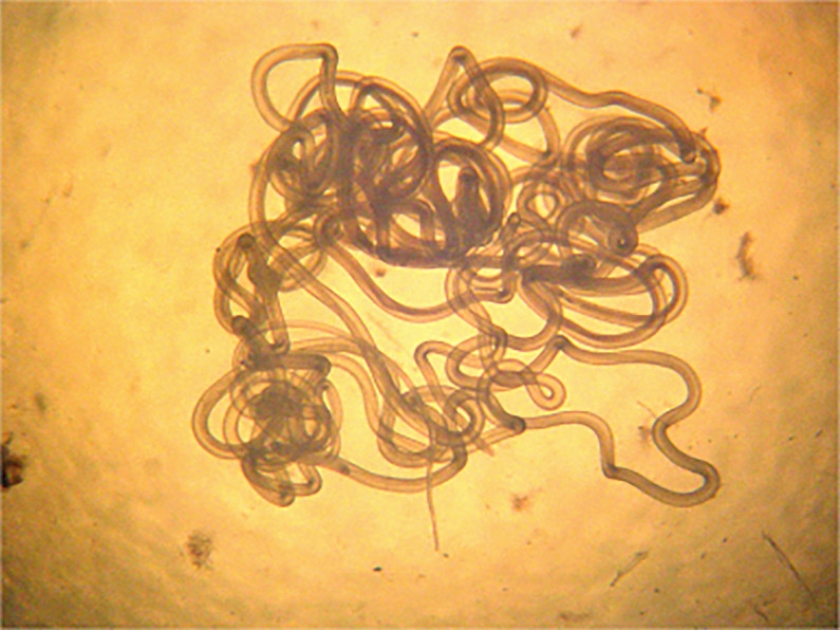
Ранний объективный признак поражения роговицы заключается в появлении пятен небольшого размера серо-белого цвета в поверхностном слое. На этой стадии заболевания происходит развитие фотофобии, слезотечения, блефароспазма. Появляется стойкое помутнение роговицы, которое вызывает резкое нарушение зрения, что обусловлено постепенным распространением поражения от периферии к центру роговой оболочки.
Паннус при данном заболевании треугольной формы, его основание находится по периферии, вершина – у центра зрачка. Часто отмечается депигментация и атрофия радужной оболочки. В передней камере глаза обнаруживается наличие экссудата коричневого цвета. Наиболее тяжелые глазные осложнения при онхоцеркозе заключаются в развитии катаракты, глаукомы, хориоретинита, атрофии зрительного нерва и, как следствие, слепоты.
Нередко онхоцеркоз (речная слепота) проявляется легким либо умеренным увеличением лимфатических узлов (наиболее часто поражаются поверхностные и глубокие паховые лимфоузлы).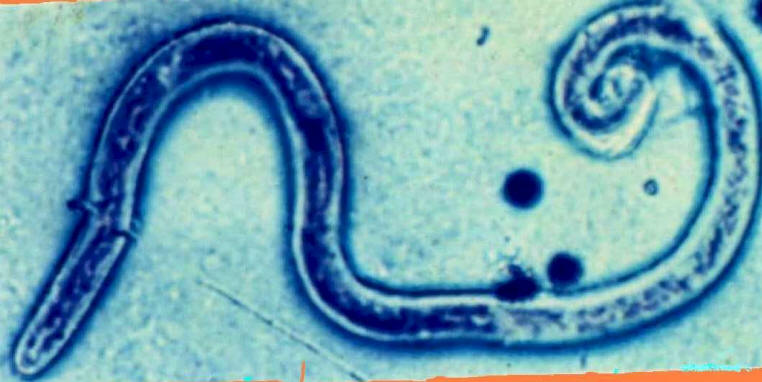 Под действием гравитации происходит образование свисающих кожных карманов со смещенными в них увеличенными лимфатическими узлами, что повышает вероятность развития паховых и бедренных грыж.
Под действием гравитации происходит образование свисающих кожных карманов со смещенными в них увеличенными лимфатическими узлами, что повышает вероятность развития паховых и бедренных грыж.
При тяжелых инвазиях в некоторых случаях заболевание проявляется кахексией, которая приводит к утрате жировой ткани и атрофии мышц.
Диагностика
Онхоцеркоз необходимо дифференцировать с таким патологиями, как: лепра, грибковые кожные заболевания, гиповитаминозы А и В, филяриатозы других видов.
При установлении диагноза учитываются клинические симптомы и эпидемиологический анамнез.
Для подтверждения онхоцеркоза проводится лабораторная диагностика, которая предполагает проведение традиционного микроскопического теста с выявлением микрофилярий в тонком слое кожи, который срезается дерматомом или бритвой, а также в роговой оболочке и передней камере глаза. Для проведения исследования используется офтальмоскоп или роговичный микроскоп. Половозрелые особи обнаруживаются в удаленных онхоцеркомах.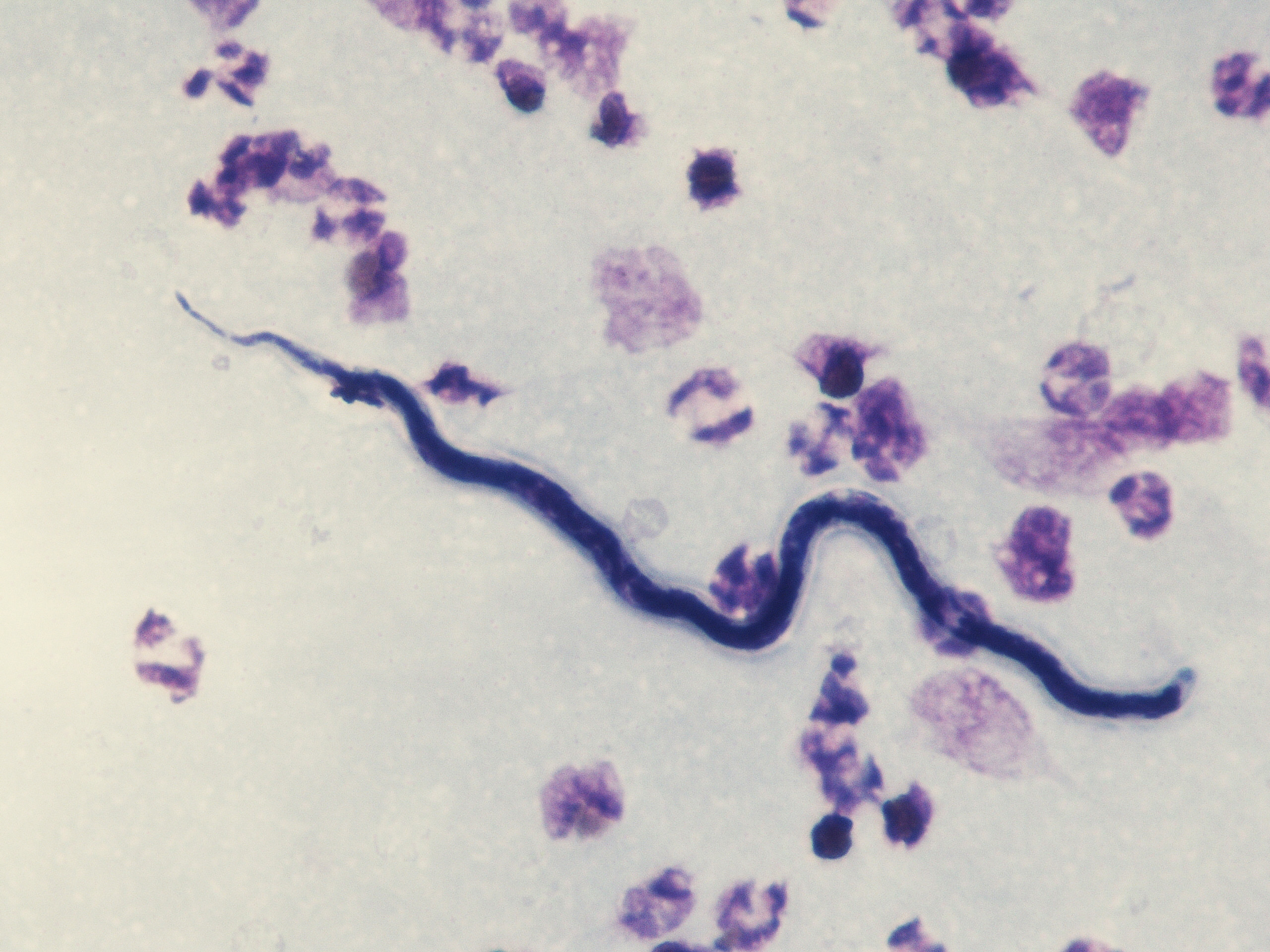 При отсутствии эффективности данного метода рекомендуется проведение реакции Маззоти.
При отсутствии эффективности данного метода рекомендуется проведение реакции Маззоти.
Лечение
Для лечения данного заболевания существует несколько тактик. Выбор терапевтической схемы должен проводиться квалифицированным медицинским специалистом, ввиду того, что самолечение может привести к развитию тяжелых осложнений: аллергических реакций при гибели паразитов по типу реакции Маззоти, возможного обострения поражения глаз в ходе терапии, и токсическим действием лекарственных средств для лечения онхоцеркоза.
Основные цели лечения заключаются в предотвращении необратимых изменений и облегчении состояния пациента. В случае если онхоцеркомы локализованы на голове рекомендуется проведение хирургического лечения, так как половозрелые особи паразитов могут находиться в непосредственной близости к глазам. Для лечения остальных случаев онхоцеркоза может применяться консервативная терапия.
Назначается пероральный прием ивермектина – полусинтетического макроциклического лактона, помогающего бороться с микрофиляриями. Побочные эффекты в виде крапивницы, зуда и пятнисто-папулезной сыпи возникают редко. Ивермектин нельзя применять при лечении детей младше пяти лет, беременных и кормящих женщин. Препарат противопоказан при нарушениях центральной нервной системы (в т.ч. при менингите).
Побочные эффекты в виде крапивницы, зуда и пятнисто-папулезной сыпи возникают редко. Ивермектин нельзя применять при лечении детей младше пяти лет, беременных и кормящих женщин. Препарат противопоказан при нарушениях центральной нервной системы (в т.ч. при менингите).
После однократного приема ивермектина отмечается значительное снижение количества микрофилярий, однако эффект длится не более полугода.
С помощью приема сурамина – сильнодействующего антипаразитарного препарата, обладающего высокой токсичностью, устраняются половозрелые особи паразитов. Сурамин назначается при необходимости полного излечения. Ввиду того, что препарат обладает нефротоксическим эффектом, в процессе лечения необходимо контролировать функцию почек.
Профилактика онхоцеркоза
Эффективная вакцина либо препарат для лечения онхоцеркоза на сегодняшний день отсутствует, поэтому большое значение придается профилактическим мероприятиям по предупреждению заболевания. Необходимым является соблюдение защитных мер против укусов мошек Simulium в местах их преимущественного обитания.
 Короткий срок пребывания в зоне повышенного риска, как правило, не несет опасности для путешественников.
Короткий срок пребывания в зоне повышенного риска, как правило, не несет опасности для путешественников.
Онхоцеркоз
Информационный бюллетень
Сентябрь 2017 г.
Основные факты:
- Возбудителем онхоцеркоза, или «речной слепоты», является паразитический червь Onchocerca volvulus.
- Инфекция передается людям при многократных укусах инфицированных мошек рода Similium.
- Симптомы включают сильный зуд, обезображивающие состояния кожи и нарушения зрения, включая стойкую слепоту.
- Более 99% инфицированных людей проживает в 31 стране в Африке; очаги болезни существуют также в некоторых районах Латинской Америки и в Йемене.
- Основной стратегией по ликвидации онхоцеркоза в Африке является лечение ивермектином на уровне отдельных сообществ, а в Америке — проведение 2 раза в год крупномасштабных кампаний по лечению ивермектином.
- В июле 2016 года Гватемала стала четвертой страной в мире (после Колумбии в 2013 г.
 , Эквадора в 2014 г. и Мексики в 2015 г.), в которой ВОЗ удостоверила ликвидацию онхоцеркоза, после успешного осуществления мероприятий по элиминации этой болезни на протяжении ряда десятилетий.
, Эквадора в 2014 г. и Мексики в 2015 г.), в которой ВОЗ удостоверила ликвидацию онхоцеркоза, после успешного осуществления мероприятий по элиминации этой болезни на протяжении ряда десятилетий.
Онхоцеркоз, или «речная слепота», является паразитарной болезнью, вызываемой филярией Onchocerca volvulus. Он передается при укусах инфицированных мошек (Simulium spp.), размножающихся у рек и ручьев с быстрым течением, главным образом в отдаленных селениях, расположенных поблизости плодородных земель, где люди занимаются сельским хозяйством.
В организме человека взрослые черви откладывают личинки (микрофилярии), которые мигрируют в кожу, глаза и другие органы. При укусе инфицированного человека самка мошки вместе с кровью поглощает также микрофилярии, которые продолжают свое развитие в ее организме и затем передаются другому человеку при последующих укусах.
Признаки и симптомы.
Онхоцеркоз является заболеванием глаз и кожи. Симптомы вызывают микрофилярии, которые перемещаются в организме человека в подкожных тканях, вызывая сильную воспалительную реакцию, когда они погибают.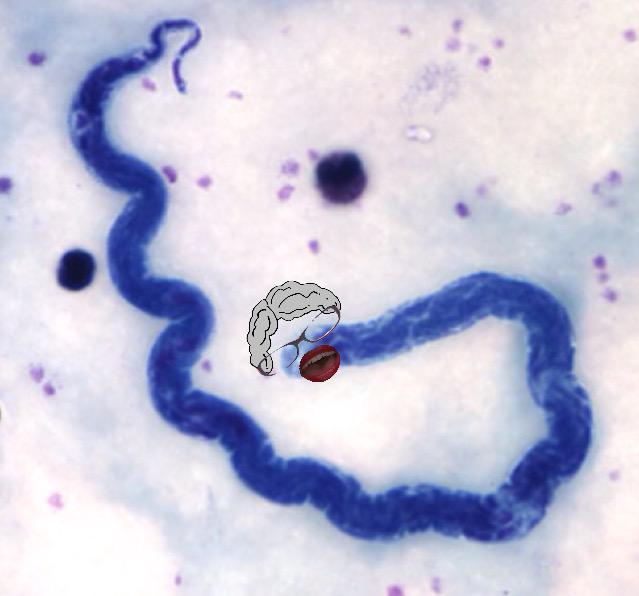 У инфицированных людей могут проявляться такие симптомы, как сильный зуд и различные кожные повреждения. У некоторых инфицированных людей происходит поражение глаз, которое может приводить к нарушению зрения и стойкой слепоте. В большинстве случаев подкожные узелки формируются вокруг взрослых червей.
У инфицированных людей могут проявляться такие симптомы, как сильный зуд и различные кожные повреждения. У некоторых инфицированных людей происходит поражение глаз, которое может приводить к нарушению зрения и стойкой слепоте. В большинстве случаев подкожные узелки формируются вокруг взрослых червей.
Географическое распределение.
Онхоцеркоз распространен, главным образом, в тропических районах. Более 99% инфицированных людей проживают в 31 африканской стране к югу от Сахары:
- Ангола
- Бенин
- Буркина Фасо
- Бурунди
- Демократическая Республика Конго
- Габон
- Гана
- Гвинея
- Гвинея-Биссау
- Камерун
- Кения
- Кот-д’Ивуар
- Либерия
- Малави
- Мали
- Мозамбик
- Нигер
- Нигерия
- Объединенная Республика Танзания
- Республика Конго
- Руанда
- Сенегал
- Сьерра-Леоне
- Судан
- Того
- Уганда
- Центральноафриканская республика
- Чад
- Экваториальная Гвинея
- Эфиопия
- Южный Судан
Онхоцеркоз был также ввезен в Йемен и Америку.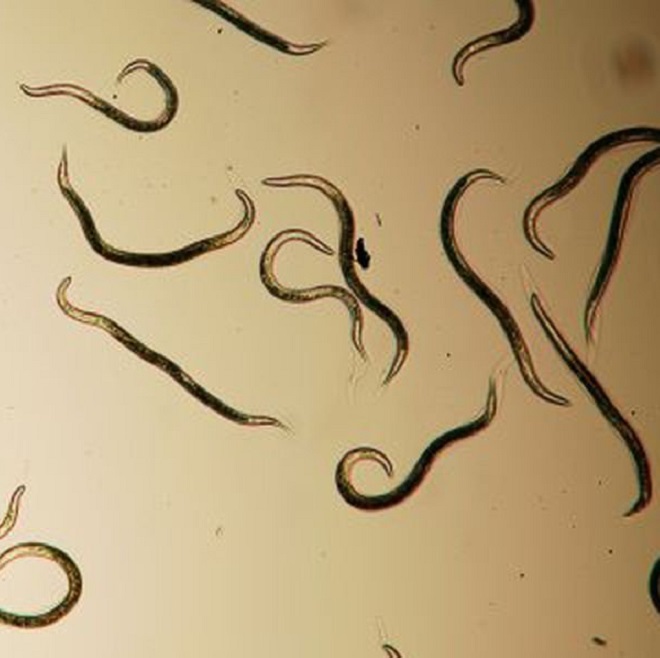 По состоянию на 20 января 2016 года передача паразита онхоцеркоза все еще продолжается в Бразилии и Венесуэле (Боливарианской Республике).
По состоянию на 20 января 2016 года передача паразита онхоцеркоза все еще продолжается в Бразилии и Венесуэле (Боливарианской Республике).
Карта глобального распределения и статуса профилактической химиотерапии онхоцеркоза, 2015 г.
Программы по профилактике, борьбе и ликвидации.
Вакцины или лекарства для профилактики инфицирования O.volvulus нет.
За период с 1974 по 2002 года онхоцеркоз был взят под контроль в Западной Африке в рамках проведения Программы по борьбе с онхоцеркозом (ПБО), благодаря, главным образом, распылению вертолетами и самолетами инсектицидов для уничтожения личинок мошки (борьба с переносчиками болезни). Эти усилия были дополнены проводимыми с 1989 года крупномасштабными кампаниями по распределению ивермектина.
Благодаря ПБО 40 миллионов человек были излечены от инфекции, у 600 000 человек была предотвращена слепота и 18 миллионов детей были рождены свободными от угрозы этого заболевания и слепоты. Кроме того, 25 миллионов гектаров заброшенных пахотных земель стали вновь использоваться для поселения и выращивания сельскохозяйственных культур, что позволяло накормить 17 миллионов человек в год.
Африканская программа по борьбе с онхоцеркозом (АПБО), созданная в 1995 г. для борьбы с онхоцеркозом в оставшихся эндемичных странах Африки, была закрыта в конце 2015 г. после того, как начался переход к ликвидации онхоцеркоза. Ее главной стратегией было обеспечение не требующего поддержки, ориентированного на отдельные сообщества лечения ивермектином и, при необходимости, ведение борьбы с переносчиками болезни методами, безопасными для окружающей среды.
В 2016 году в странах Африки, где проводилась стратегия ориентированного на отдельные сообщества лечения ивермектином, более 129 миллионов человек получили лечение, что составляет примерно 65.3% глобального охвата.
Расширенный специальный проект по элиминации ЗТБ в Африке (РСПЭЗТБ), который заменил АПБО предназначен для поддержки программ по борьбе с ЗТБ, включая программы по борьбе онхоцеркозом, в ряде приоритетных стран. В его рамках будет объединена группа экспертов, которые могут оказывать техническое содействие всем странам-членам. РСПЭЗТБ, подобно ПБО и АПБО, базируется в Региональном бюро ВОЗ для стран Африки.
РСПЭЗТБ, подобно ПБО и АПБО, базируется в Региональном бюро ВОЗ для стран Африки.
В 1992 году была создана Программа по ликвидации онхоцеркоза в Америке (ПЛОА). Ее целью была ликвидация к 2012 году заболеваемости глаз и остановка передачи инфекции на территории Америки с помощью крупномасштабных кампаний по лечению ивермектином, проводимых дважды в год. В 2006 году во всех 13 очагах этого региона охват лечением превысил 85%, а к концу 2017 года передача инфекции была прервана в 11 из 13 очагов.
В настоящее время усилия по ликвидации сфокусированы на народ яномами, живущий в Бразилии и Венесуэле.
5 апреля 2013 года Генеральный директор ВОЗ опубликовала официальное письмо, подтверждающее, что в Колумбии ликвидирован онхоцеркоз. Колумбия стала первой страной в мире, которая удостоверена и объявлена ВОЗ как страна, свободная от онхоцеркоза. В сентябре 2014 года Эквадор стал второй страной, в июле 2015 года Мексика стала третьей страной, а в июле 2016 года Гватемала стала четвертой страной в мире свободной от речной слепоты.
Лечение.
ВОЗ рекомендует проводить лечение онхоцеркоза ивермектином, по меньшей мере, один раз в год в течение примерно 10-15 лет. В районах, где одновременно распространены O. volvulus и Loa loa, стратегии лечения необходимо скорректировать. Loa loa — другая паразитическая филярия, эндемичная в Камеруне, Центральноафриканской Республике, Конго, Демократической Республике Конго, Нигерии и Южном Судане. Лечение пациентов с высоким уровнем L. Loa в крови может иногда приводить к тяжелым неблагоприятным реакциям. В затронутых странах рекомендуется следовать рекомендациям Комитета экспертов по мектизану (КЭМ)/АПБО в отношении ведения возможных тяжелых неблагоприятных реакций.
Деятельность ВОЗ.
Штаб-квартира ВОЗ оказывает административную, техническую и оперативно-исследовательскую поддержку во всех трех регионах, где отмечается передача онхоцеркоза.
Региональное бюро ВОЗ для стран Африки, с 1975 по 2002 год осуществлявшее общее наблюдение за Программой по борьбе с онхоцеркозом (ПБО), а с 1995 по 2015 год — за Африканской программой по борьбе с онхоцеркозом (АПБО), в настоящее время обеспечивает контроль за реализацией Расширенного специального проекта по элиминации ЗТБ в Африке (РСПЭЗТБ), который будет играть важную роль в координации мероприятий по борьбе с ЗТБ и их ликвидации в этом регионе.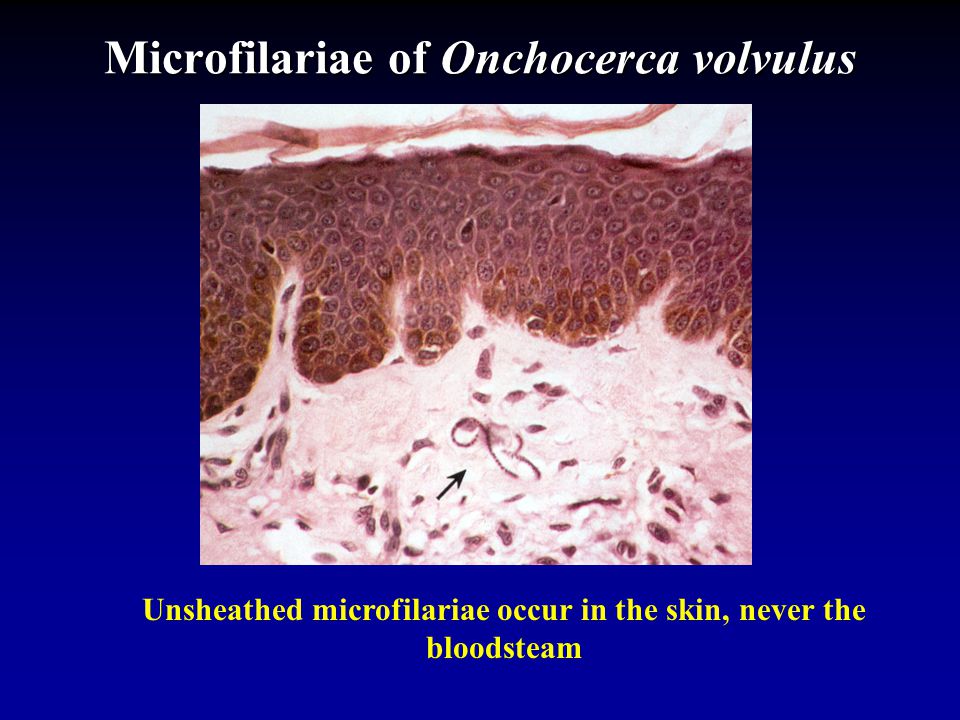
В рамках партнерства ПЛОА ВОЗ сотрудничает с эндемичными странами и международными партнерами в Американском регионе ВОЗ. Хотя не существует официальной программы по координации мероприятий в Регионе Восточного Средиземноморья ВОЗ, две страны этого региона также участвуют в мероприятиях по ликвидации.
(по данным официального интернет-сайта ВОЗ — http://www.who.int).
причины, симптомы, диагностика, лечение, профилактика
Представляет собой гельминтную инвазию, которая относится к группе филяриатозов, которая приводит к поражению кожных покровов, лимфатических узлов и глаз. Дерматологические изменения при данном заболевании, обусловлены образованием плотных фиброзных узлов, зудящих высыпаний, медленно заживающих язв, областей депигментации.
Причины
Паразитическими гельминтами, которые вызывают онхоцеркоз являются нематоды Onchocercavolvulus, которые относятся к семейству Filariidae, подотряду Filariata. Онхоцерки являются нитевидными круглыми червями, обладающими более тонкими концами. Размеры взрослого паразита (макрофилярии) варьируется от 19 до 50 мм, а в ширину –от 0,13 до 0,4 мм,длинна личинок (микрофилярий) может быть от 0,15 до 0,37 и соответственно в ширину от 0,05 до 0,09 мм.
Размеры взрослого паразита (макрофилярии) варьируется от 19 до 50 мм, а в ширину –от 0,13 до 0,4 мм,длинна личинок (микрофилярий) может быть от 0,15 до 0,37 и соответственно в ширину от 0,05 до 0,09 мм.
Источником инвазии и окончательным хозяином гельминтов считается человек больной онхоцеркозом. Промежуточными хозяевами и переносчиками онхоцеркоза являются кровососущие мошки Simulium, которые обитают рядом с водоемами. Во время укуса больного человека в организм насекомого проникают личинки, которые через 6 или 12 дней становятся инвазионными. Во время повторных укусов людей личинки внедряются в кожу и мигрируют по лимфатической системе, попадают в подкожную жировую клетчатку, где трансформируются в половозрелых особей. Взрослые особи паразитируют в подкожных узлах, где они воспроизводят личинок – микрофилярий. Иногда личинки паразита проникают в лимфатические узлы и глаза. Длительность жизни паразитава рьируется от 6 до 30 месяцев. Следует отметить, что длительность жизни взрослых онхоцерк колеблется от 10 до 15 лет, при этом паразит ежегодно производит до 1 миллиона личинок.
Чаще всего онхоцеркоз обнаруживается у жителей сельской местности, расположенной возле водоемов и в местах выплода мошек. В этиологии онхоцеркоза основная роль принадлежит сенсибилизации организма антигенами микрофилярий и продуктами их жизнедеятельности, что сопровождается развитием местных и общих аллергических реакций. Паразитирующие в коже, микрофилярии вызывают, так называемый, онхоцеркозный дерматит, обусловленный развитием депигментации, утолщения эпидермиса, образования онхоцерком и изъязвлений. При проникновении в глаза личинки паразита могут вызывать поражение сосудистой оболочки глаза, сетчатки и зрительного нерва, в следствии чего возникает рис развития слепоты. При поражении лимфатической системы развивается хронический лимфостаз илимфаденопатия.
Симптомы
Дебют онхоцеркоза возникает примерно через год после заражения. Заболевание проявляется возникновением лихорадки, общего недомогания, эозинофилии крови. Онхоцеркозный дерматит характеризуется появлением интенсивного кожного зуда, сухости и шелушения кожи, появления гиперпигментации. Типичным для гельминтоза является появление папулезных высыпаний, элементы которого могут трансформироваться в пустулы, а позже в язвы, характеризующиеся медленным заживлением и формированием рубцов. Обострения дерматита клинически похожи на признаки рожистого воспаления кожи.
Типичным для гельминтоза является появление папулезных высыпаний, элементы которого могут трансформироваться в пустулы, а позже в язвы, характеризующиеся медленным заживлением и формированием рубцов. Обострения дерматита клинически похожи на признаки рожистого воспаления кожи.
При тяжелых инвазиях микрофиляриями кожные покровы утрачивают эластичность, гипертрофируются и становятся похожи на апельсиновую корку. Длительное течение онхоцеркоза приводит к стойкой депигментации кожи, которая чаще возникает на нижних конечностях, в подмышечных и паховых впадинах, а также на половых органах. Исходом онходерматита является атрофия эпидермиса, волосяных фолликулов и потовых желез.
Диагностика
Постановка диагноза происходит на основании наличия специфической симптоматики, а также соответствующего эпидемиологического анамнеза. Подтверждению диагноза способствует обнаружение онхоцерков в иссеченных подкожных узлах или микрофилярий в тонких срезах или биоптате кожи. Помимо этого, микрофилярии могут обнаруживаться при проведении биомикроскопии в роговице, передней и задней камерах глаза.
Помимо этого, микрофилярии могут обнаруживаться при проведении биомикроскопии в роговице, передней и задней камерах глаза.
Лечение
Лечение может происходить по нескольким схемам, которые подбираются индивидуально, что связано с токсичностью препаратов, а также возможностью развития тяжелых токсико-аллергических реакций, которые возникают во время гибели паразитов. Для лечения онхоцеркоза применяются лекарственные средства с микрофилярицидным и макрофилярицидным действием. При выраженных аллергических реакциях назначаются антигистаминные препараты, кортикостероиды, плазмаферез. При расположении онхоцеркозных узлов в области головы они подлежат удалению хирургическим путем, при этом вскрытие и дренирование абсцессов проводится по общепринятым правилам.
Профилактика
Профилактика заражения онхоцеркозом сводятся к индивидуальной защите от укусов мошек, посредством ношения защитной одежды, использования репеллентов, проведения инсектицидной обработке мест выплода насекомых.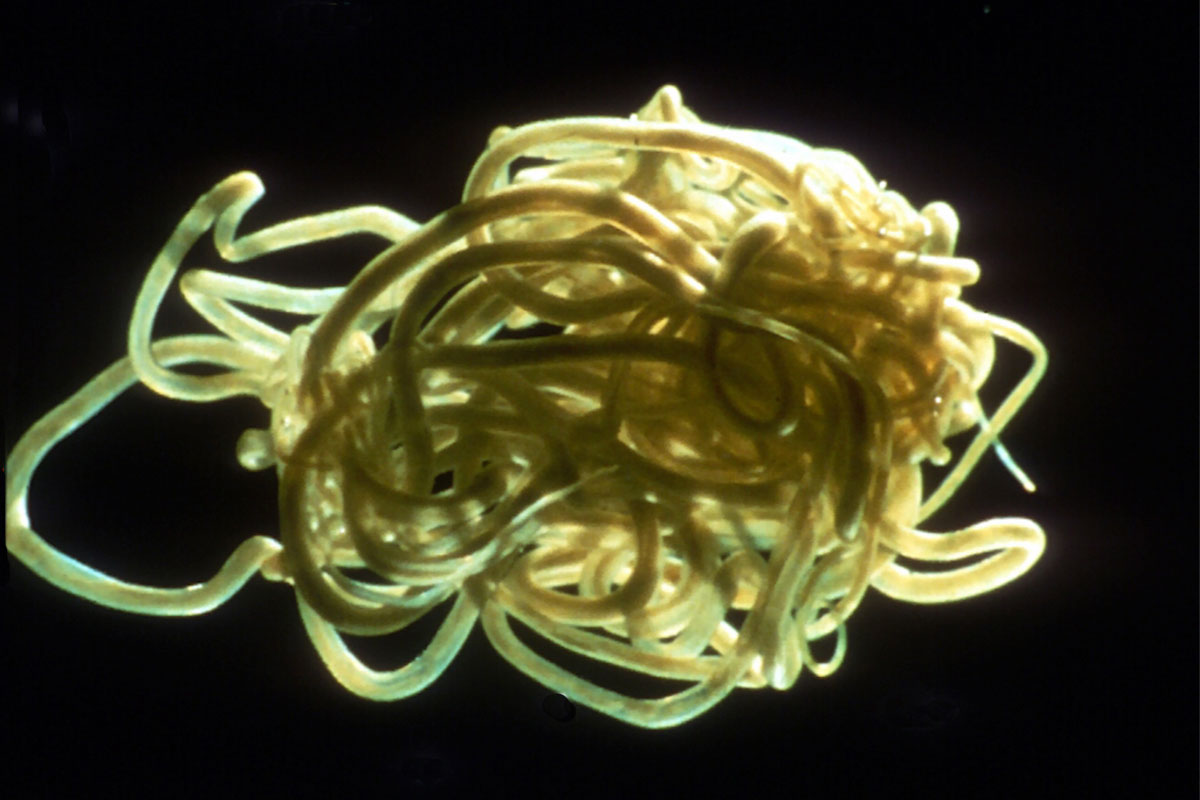
Онхоцеркоз: причины, симптомы и лечение
Онхоцеркоз – заражение гельминтами рода нематод, при котором происходит поражение кожи, лимфоузлов и органов зрения. Заболевание передаётся кровососущими насекомыми и чаще всего встречается в странах Африки и Латинской Америки. При онхоцеркозе происходит формирование плотных подкожных узлов, появляется зудящая сыпь и частичная гипо- или депигментация кожи. При поражении органов зрения развивается хронический конъюнктивит, который со временем может осложниться катарактой, глаукомой и даже полной потерей зрения. Лечение онхоцеркоза проводится врачами-паразитологами и предусматривает применение противопаразитарных и антигистаминных препаратов.
Как развивается онхоцеркоз
Возбудители заболевания — нитевидные круглые черви семейства Filariidae. Единственный источник инфекции – заражённый человек. Он же является конечным хозяином гельминтов. Распространению онхоцеркоза способствуют промежуточные хозяева инфекции — кровососущие мошки Simulium, которые проживают вблизи бурных и быстротечных рек.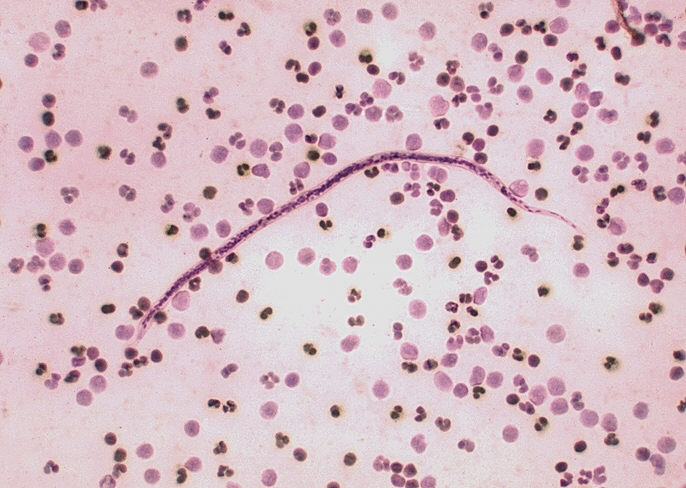
При укусе инфицированного человека в пищеварительную систему мошки проникают личинки гельминтов, которые через 6-12 дней становятся способными к инвазии. Во время последующих укусов личинки внедряются под кожу человека, где созревают до размеров взрослой особи. Достигнув половозрелости, гельминты откладывают личинки, которые проникают в лимфатические узлы и органы зрения.
Симптомы онхоцеркоза
При онхоцеркозе поражению подвергается кожа, лимфатические узлы и органы зрения. Первые признаки заболевания проявляются в период от 2 месяцев до 1 года после инфицирования в зависимости от степени восприимчивости организма к паразитам. К возможным проявлениям онхоцеркоза со стороны кожных покровов относятся:
- кожный зуд – практически всегда сопровождает начало заболевания. Интенсивность зуда может быть вполне терпимой или невыносимой настолько, что человек решается на самоубийство;
- гиперпигментация кожи – также относится к ранним симптомам. На различных частях тела появляются пятна, диаметром от 5-6 мм до нескольких сантиметров;
- папулёзная сыпь – на более поздних стадиях появляются высыпания на коже в виде папу, которые могут воспаляться и изъязвляться, а после заживления формировать рубцы;
- гипертрофия кожи – возникает нечасто и характеризуется потерей эластичности кожи, из-за чего она становится похожей на кожный покров крокодила;
- ксеродерма – под влиянием токсинов, которые выделяют гельминты в процессе свой жизнедеятельности, кожа носителя становится сухой и шелушится, приобретая мозаичный рисунок;
- депигментация – на поздних стадиях онхоцеркоза на коже возникают пятна, лишённые пигментации.
 Чащ всего депигментация возникает в области нижних конечностей, подмышек и в паховой зоне;
Чащ всего депигментация возникает в области нижних конечностей, подмышек и в паховой зоне; - атрофия кожи – истощение организма приводит к тому, что кожа местами становится похожей на тонкую, мятую бумагу, формируются большие складки, исчезает волосяной покров, прекращается потоотделение на поражённом участке;
- онхоцеркомы – безболезненные подкожные уплотнения овальной формы, размером до 10 сантиметров, которые возвышаются над уровнем кожи или формируются в её толще, образуются только у коренных жителей эндемичных областей и являются своеобразной, выработанной на генетическом уровне, реакцией на гельминты;
- псевдоаденокисты – развиваются на поздних стадиях онхоцеркоза и сопровождают атрофию кожи. Представляют собой обширные висячие мешки, состоящие из лимфоузлов и подкожных тканей. Встречаются преимущественно у мужчин в области бёдер, подмышек или паха.
У жителей Центральной Америки онхоцеркоз иногда приобретает атипичную тяжёлую форму, при которой на голове и верхней части тела появляются тёмно-бордовые уплотнения, сопровождающиеся отёчностью кожи и сильным зудом.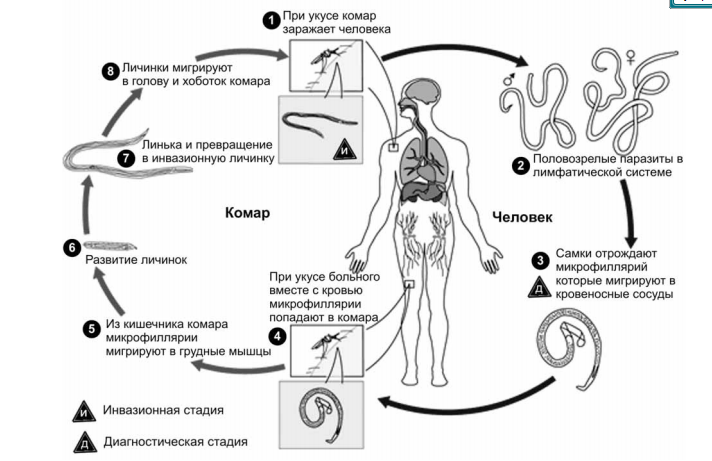
Со стороны лимфатической системы онхоцеркоз проявляется в виде лимфатического отёка и лимфостаза. Лимфоузлы увеличены, но безболезненны.
Попадание микрофилярий в глаза проявляется следующими симптомами:
- слезоточивость;
- резь в глазах;
- покраснение;
- отёчность;
- светобоязнь;
- тяжесть в области глаз;
- точечный кератит;
- появление сосудистых сеток на нижней части роговицы;
- изъязвления и кисты на роговице;
- изменение формы зрачка на грушевидную;
- помутнение хрусталика.
Микрофилярии способны приникать во все структуры глаза, нарушая функцию зрения. При длительном течении онхоцеркоза или поражении зрительного нерва, человек может полностью ослепнуть.
Диагностика и лечение онхоцеркоза
Онхоцеркоз предварительно диагностируют по специфическим кожным проявлениям, состоянию лимфоузлов и органов зрения. Решающую роль в постановке диагноза играет эпидемиологический анализ, а также лабораторные и инструментальные исследования. О наличии онхоцеркоза свидетельствует нахождение гельминтов в иссечённых онхоцеркомах и лимфоузлах, обнаружение микрофилярий во время биопсии кожи. Выявить гельминты в глазном яблоке позволяет биомикроскопия глаза. Для подтверждения диагноза также применяют серологические методы и внутрикожные аллергические пробы.
О наличии онхоцеркоза свидетельствует нахождение гельминтов в иссечённых онхоцеркомах и лимфоузлах, обнаружение микрофилярий во время биопсии кожи. Выявить гельминты в глазном яблоке позволяет биомикроскопия глаза. Для подтверждения диагноза также применяют серологические методы и внутрикожные аллергические пробы.
Программы лечения онхоцеркоза разрабатываются индивидуально для каждого пациента, с учётом степени тяжести заболевания и особенностей симптоматики. Основным средством борьбы с гельминтами являются специальные антипаразитарные препараты, обладающие макро- и микрофилярицидным действием. Средства принимаются в виде таблеток или вводятся инъекционно. Возможно возникновение побочных реакций в виде головной боли, лихорадки, отёчности тканей, расстройств пищеварения и артралгии.
При тяжёлых аллергических реакциях используют антигистаминные препараты и кортикостероиды. Онхоцеркомы удаляются хирургическим способом. По окончании лечения проводятся общеукрепляющие мероприятия, назначаются витаминные комплексы и иммуностимуляторы.
Профилактика онхоцеркоза
Для предотвращения заражения онхоцеркозом во время поездок в страны Африки и Латинкой Америки следует предварительно пройти химиопрофилактику инвермектином. Людям без иммунизации рекомендуется избегать укусов кровососущих мошек, носить защитную одежду и иметь при себе вещества, отпугивающие насекомых.
Онхоцеркоз
(Синонимы:
oncocerciasis
— англ.; onchocercose
— франц.).
Онхоцеркоз
—
хронически протекающий трансмиссивный
биогельминтоз, характеризующийся
преимущественным поражением кожи,
подкожной клетчатки и глаз.
Этиология.
Возбудитель – Onchocerca
volvulus
(Raiiliet
et
Henry,
1910)
имеет нитевидное тело, утончающееся к
концам тело. Размеры самки паразита
350-500×0,27 – 0,35 мм, самцов – 19-42×0,13-0,21 мм,
микрофилярий – 0,2-0,3×0,006-0,009 мм.
Окончательным
хозяином является человек, промежуточным
хозяеином и переносчиком возбудителя
–
самки мошек рода Simulium.
Взрослые онхоцерки паразитируют в
фиброзных узлах под кожей, под апоневрозом
мышц и надкостницей. Самки паразита
отрождают микрофилярии, которые обитают
главным образом в поверхностных слоях
кожи, глазах, реже в лимфатических узлах,
внутренних органах и очень редко в
крови.
Эпидемиология.
Источником инвазии является человек.
Специфическими переносчиками онхоцеркоза
в Африке служат мошки Simulium
damnosum
и
S.
neavel,
в Америке
–
S.
ochraceum,
S.
callidum,
S.
metallicum.
В организме мошек микрофилярии проходят
две линьки и через 6-7 дней достигают
инвазионной. Самки нападают на человека
чаще утром и вечером, в жилые помещения
обычно не залетают.
Онхоцеркоз
широко распространен во многих странах
тропической Африки (от Анголы на западе
до Танзании на востоке), его очаги
существуют в Западном полушарии (в
Бразилии, Мексике, Коста-Рике, Венесуэле,
Гватемале).:max_bytes(150000):strip_icc()/139826749-56a9c1d33df78cf772aa4916-5bf2cd4cc9e77c00266d2680.jpg) Эндемичны районы вдоль рек
Эндемичны районы вдоль рек
и ручьев.
Патогенез.
Микрофилярии, паразитируя в коже
человека, вызывают ее патологические
изменения: утолщение эпидермиса,
депигментацию, изъязвления. Проникновение
их в глаза приводит к развитию конъюнктивита
с образованием узелков, атрофии пигмента
радужной оболочки и другим тяжелым
поражениям структур глаза, которые
могут вызывать тяжелые расстройства
зрения вплоть до слепоты. Большое
значение в патогенезе онхоцеркоза имеют
общие и местные аллергические реакции.
Симптомы
и течение. Наиболее
характерным признаком онхоцеркоза
является наличие под кожей плотных,
подвижных, часто болезненных фиброзных
узлов размерами от
1–2
до
5–7
см. У больных в Африке узлы локализуются
в тазобедренной области, около суставов,
реже в области лопаток и еще реже на
голове. У больных в Южной Америке они
чаще располагаются в затылочной и
височной областях.
Заболевание
начинается с повышения температура
тела, появляются признаки общей
интоксикации (общая слабость, головные
боли).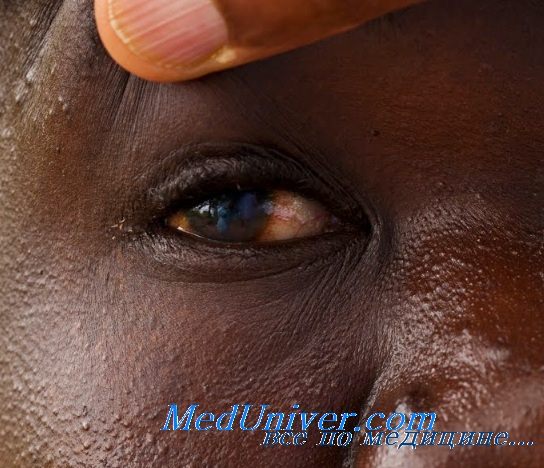 Характерным симптомом онхоцеркоза
Характерным симптомом онхоцеркоза
являются изменения кожи. Она становится
твердой, сморщивается, шелушится,
периодически появляется мелкопапулезная,
сильно зудящая сыпь. На папулах возникают
пузырьки или пустулы, которые впоследствии
изъязвляются. Язвы заживают медленно
с образованием рубцов. Нередко возникающий
дерматит может напоминать рожистое
воспаление. В этих случаях кожа на
пораженных участках становится отечной,
темно–красного цвета, температура тела
достигает
39–40° С.
Обострения дерматита длительностью от
нескольких дней до нескольких недель
приводят к тому, что кожа на пораженных
местах утолщается, становится отечной,
отмечается увеличение ушных раковин,
они загибаются кпереди. На шее и спине
появляются участки депигментированной
кожи. В некоторых случаях (в основном у
европейцев) фиброзные узлы не образуются,
несмотря на наличие в коже огромного
количества паразитов.
При онхоцеркозе
могут возникать слоновость мошонки,
нижних конечностей, лица, гидроцеле,
орхит, абсцессы, артриты, перфорации
костей черепа, вызывающие эпилептиформные
судороги.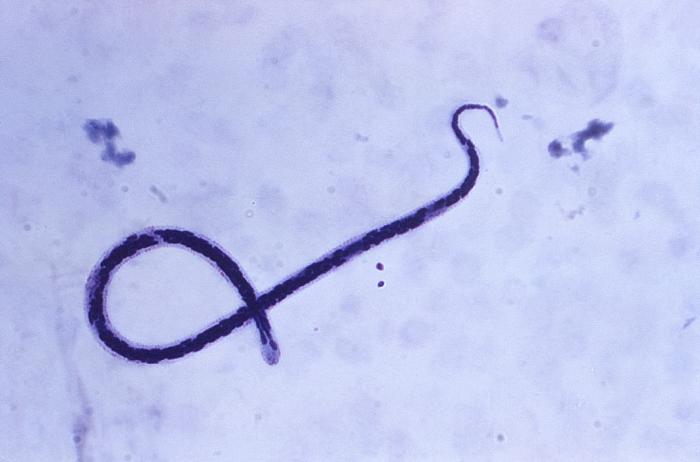
При
попадании микрофилярий в глаз появляются
симптомы хронического конъюнктивита;
в месте перехода роговицы в склеру
образуется валик гиперемированной
конъюнктивы толщиной 2-3
мм. Ранними признаками являются появление
небольших серо-белых пятен в поверхностных
слоях роговицы, фотофобия, слезотечение,
блефароспазм. Поражения постепенно
распространяются от периферии к центру
роговицы, вызывая стойкое помутнение
ее с резким нарушением зрения. Паннус
при онхоцеркозе часто имеет треугольную
форму с основанием по периферии и
вершиной у центра зрачка. Радужная
оболочка часто депигментируется и
атрофируется. В передней камере глаза
выявляется экссудат коричневого цвета.
Осложнения.
Тяжелыми
глазными осложнениями онхоцеркоза
являются катаракта, глаукома, хориоретинит
и атрофия зрительного нерва.
Диагноз
и дифференциальный диагноз.
Наличие фиброзных узлов под кожей,
поражение органа зрения, эпидемиологические
данные (пребывание в эндемичных по
онхоцеркозу районах) способствуют
установлению клинического диагноза
онхоцеркоза.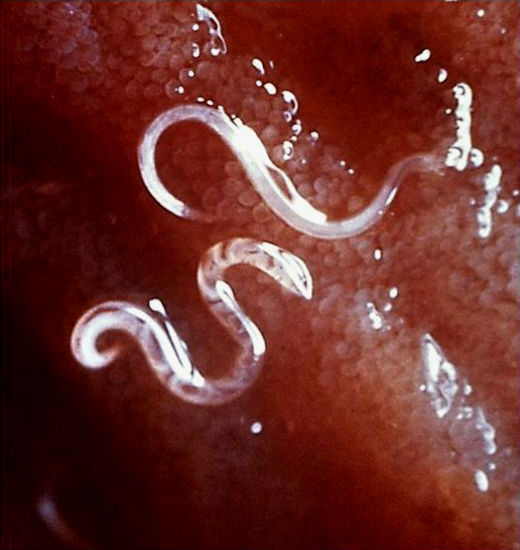 Диагноз подтверждается
Диагноз подтверждается
обнаружением микрофилярий в глазу с
помощью щелевой лампы и офтальмоскопа,
а также при микроскопии тонкого слоя
кожи, срезанного бритвой или дерматомом
и окрашенного по Романовскому-Гимза.
Внутрикожная аллергическая проба,
реакция связывания комплемента, реакция
агглютинации не являются строго
специфичными.
Лечение.
Специфическую терапию при онхоцеркозе
проводят дитразином, ивермектином и
антриполом. Последние два препарата в
России не зарегистрированы. Препарат
выбора – ивермектин. Существует несколько
схем терапии.
1
схема. Ивермектин принимается однократно
из расчета 0,2 мг/кг. В случае возобновления
репродуктивной функции у филярий,
лечение повторяют через 3-4 недели.
2-я схема.
Вначале проводится курс лечения
дитразином (Диэтилкарбамазин).
В первый день в дозе
1
мг/кг однократно, в последующие
7
дней по
3
мг/кг три раза в день. Препарат
оказывает действие только на личинки
гельминта – Микрофилярии. Для уничтожения
взрослых онхоцерков после курса дитразина
проводится лечение антриполом
(Antripol,
Bayer
205,
Belgani,
Germanini,
Moranil,
Surarnine).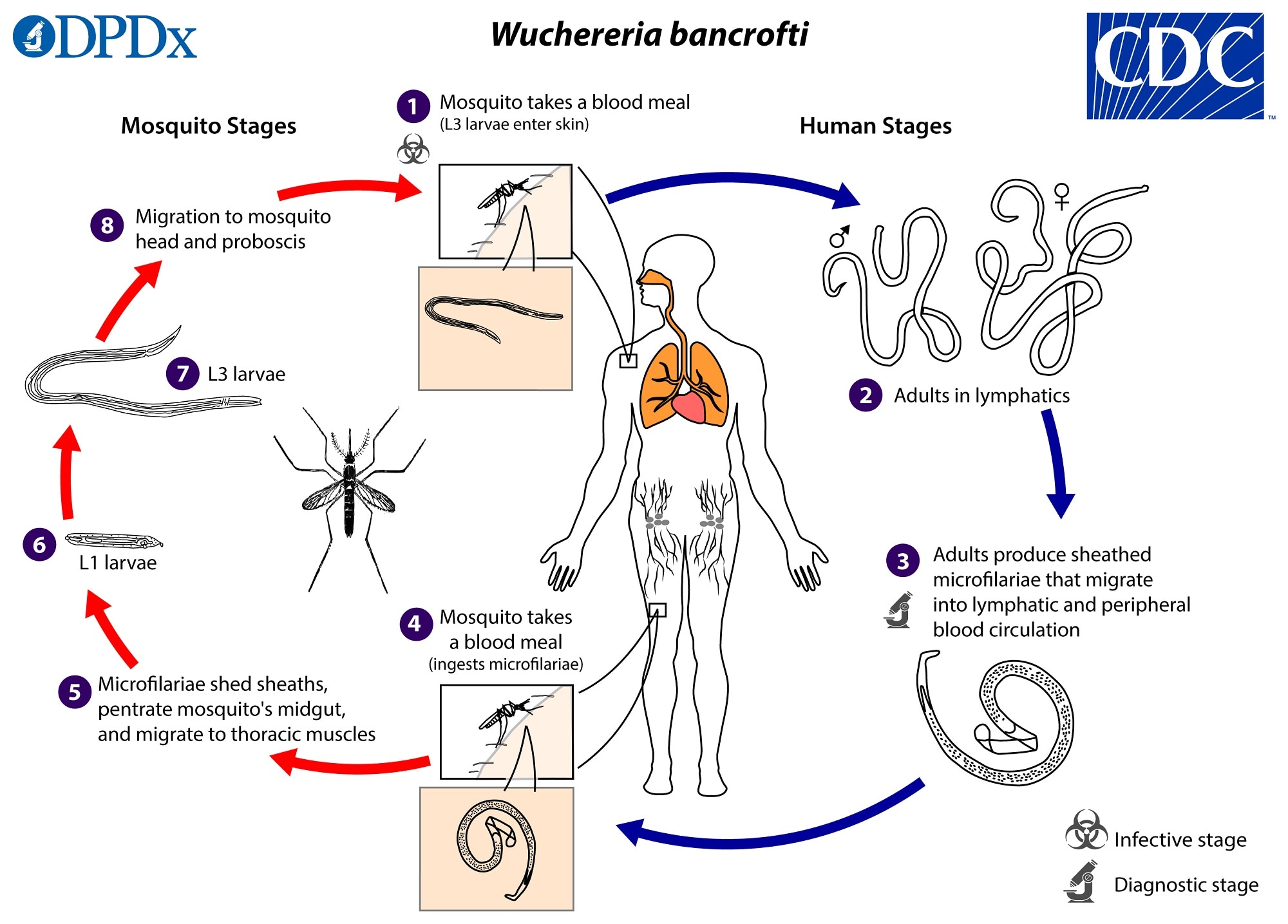
Свежеприготовленный 10%-ный раствор
препарата вводят внутривенно. Для
определения чувствительности к нему
во время первой инъекции вводят лишь
0,1
антрипола
(1
мл раствора). Последующие
5-6
инъекций проводят с недельным интервалом
в дозе
1
г препарата
(10
мл 10%-ного раствора) на одно введение. В
заключение проводится второй курс
лечения дитразином по той же схеме, что
и первый.
3-я схема.
При противопоказаниях к применению
антрипола, а также при легких формах
онхоцеркоза проводится трехнедельный
курс лечения дитразином в дозе по
2—3
мг/кг три раза в день.
Массовый распад
гельминтов во время лечения часто
приводит к развитию аллергических
реакций и обострению поражений глаз. В
этих случаях назначают димедрол,
кортикостероидные гормоны и другие
десенсибилизирующие средства.
Онхоцеркозные узлы удаляются оперативным
путем.
Прогноз.
В связи с возможным глубоким поражением
глаз прогноз следует считать серьезным.
Диспансерное
наблюдение
такое же, как при вухеририозе.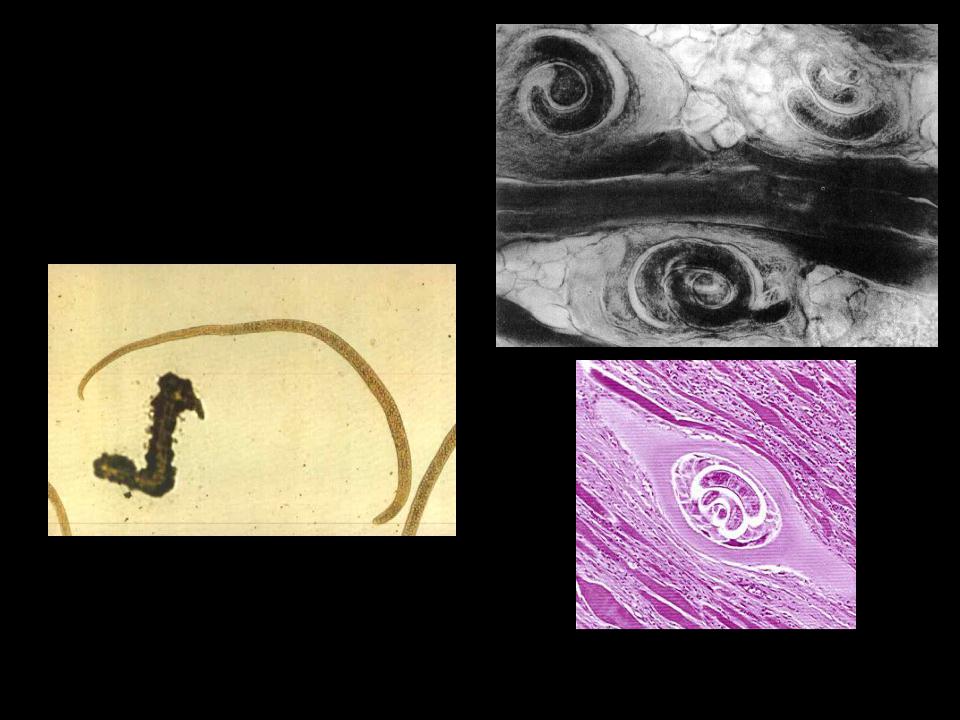
Профилактика
и мероприятия в очаге.
Борьба с онхоцеркозом ведется главным
образом путем уничтожения мошек,
применение индивидуальных средств
защиты от их нападения. Одна из важнейших
задач — активное выявление инвазированных
и их лечение. В период нахождения людей
на территориях эндемичных по онхоцеркозу
проводится химиопрофилактика ивермектином
по 0,2 мг/кг внутрь 1 раз в 6 месяцев.
Онхоцеркоз (речная слепота): симптомы, причины и многое другое
Что такое онхоцеркоз?
Онхоцеркоз, также известный как речная слепота, представляет собой заболевание, поражающее кожу и глаза. Это вызвано червем Onchocerca volvulus .
Onchocerca volvulus — паразит. Он передается людям и домашнему скоту через укусы мошек из рода Simulium . Этот вид мошек водится возле рек и ручьев.Отсюда и название «речная слепота».
Прочтите, чтобы узнать больше об этом состоянии.
Симптомы
Онхоцеркоз бывает разных стадий. На более ранних стадиях симптомы могут отсутствовать. Для появления симптомов и выявления инфекции может потребоваться до года.
На более ранних стадиях симптомы могут отсутствовать. Для появления симптомов и выявления инфекции может потребоваться до года.
Когда инфекция становится серьезной, симптомы могут включать:
- кожные высыпания
- сильный зуд
- шишки под кожей
- потеря эластичности кожи, из-за которой кожа может казаться тонкой и ломкой
- зуд в глазах
- изменения пигментации кожи
- увеличенный пах
- катаракта
- светочувствительность
- потеря зрения
В редких случаях возможно увеличение лимфатических узлов.
Картины онхоцеркоза
Причины
У вас может развиться речная слепота, если вас неоднократно кусали инфицированные самки мошек. Через укус мошка пропускает личинок червя Onchocercidae . Личинки перемещаются в подкожную клетчатку вашей кожи и созревают во взрослых червей за 6–12 месяцев. Цикл повторяется, когда самка мошки кусает человека, инфицированного онхоцеркозом, и проглатывает паразита.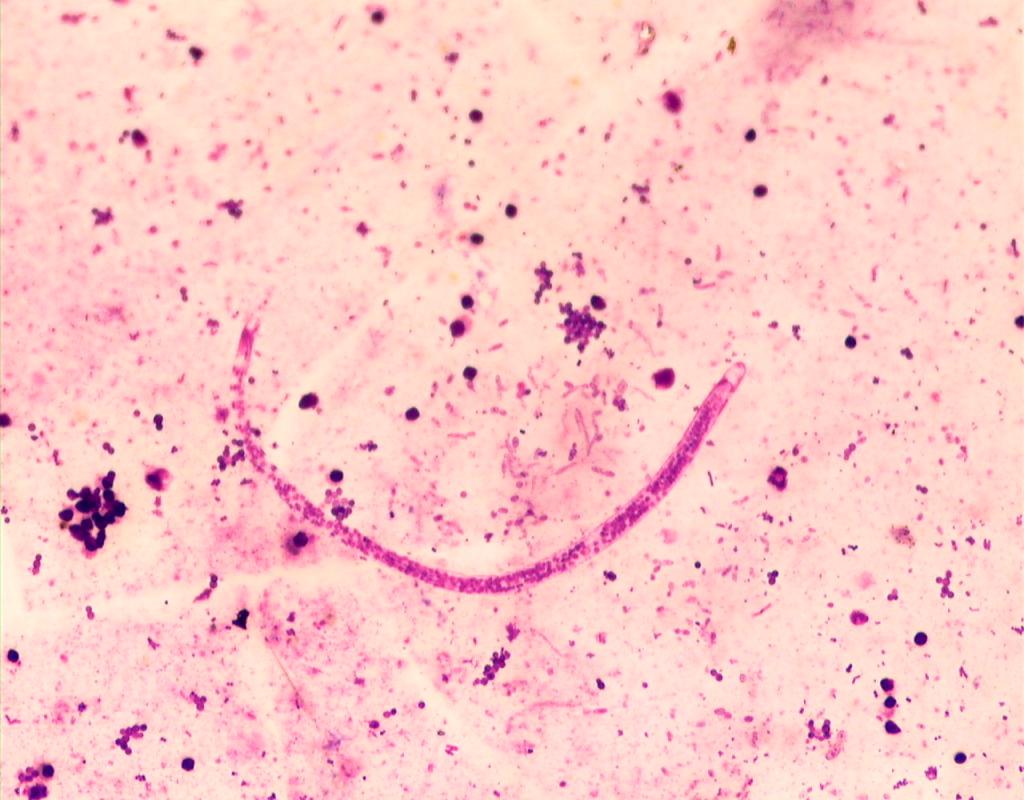
Взрослые черви могут жить от 10 до 15 лет и за это время могут производить миллионы микрофилярий.Микрофилярии — это детеныши или личинки червей. Симптомы появляются, когда микрофилярии умирают, поэтому симптомы могут ухудшаться, чем дольше вы инфицированы. Самые тяжелые и продолжительные случаи приводят к слепоте.
Факторы риска
Вы подвергаетесь повышенному риску онхоцеркоза, если живете рядом с быстрыми ручьями или реками в межтропических районах. Это потому, что в этих местах живут и размножаются мошки. Девяносто процентов случаев зарегистрировано в Африке, но случаи также были выявлены в Йемене и в шести странах Латинской Америки.Случайные путешественники не заразятся этой болезнью, потому что для передачи инфекции необходимы повторные укусы. Жители, волонтеры и миссионеры в регионах Африки подвергаются наибольшему риску.
Usually, the first step is for a clinician to <a href=» https:=»» www.researchgate.net=»» publication=»» target=»_blank» rel=»noopener noreferrer»> пощупать кожу, чтобы попытаться определить узелки. Ваш врач сделает биопсию кожи, известную как кожный разрез. Во время этой процедуры они удаляют образец кожи весом от 2 до 5 миллиграмм. Затем биопсия помещается в физиологический раствор, в результате чего личинки появляются. Несколько ножниц, обычно шесть, снимаются с разных частей тела. Альтернативный тест называется тестом Маццотти. Этот тест представляет собой кожный патч с использованием лекарственного средства диэтилкарбамазин (DEC). DEC вызывает быструю гибель микрофилярий, что может привести к серьезным симптомам. Есть два способа, которыми врачи могут использовать DEC для тестирования на онхоцеркоз. Один из способов — дать вам пероральную дозу лекарства. Если вы инфицированы, это должно вызвать сильный зуд в течение двух часов. Другой метод заключается в нанесении DEC на участок кожи.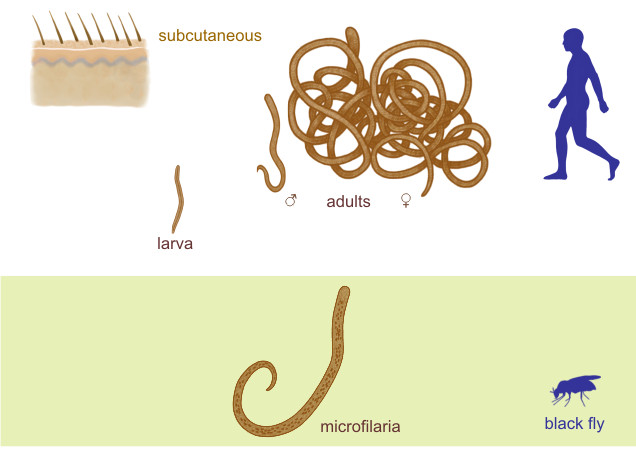 Это вызовет локальный зуд и сыпь у людей с речной слепотой.
Это вызовет локальный зуд и сыпь у людей с речной слепотой.
Реже используемый тест — это нодулэктомия. Этот тест включает в себя хирургическое удаление узелка с последующим исследованием его на глистов. Также может быть проведен иммуноферментный анализ (ELISA), но для этого требуется дорогостоящее оборудование.
Два более новых теста, полимеразная цепная реакция (ПЦР) и тесты на антитела в быстром формате, являются многообещающими.
ПЦР очень чувствительна, поэтому для проведения теста требуется только небольшой образец кожи — размером с небольшую царапину. Он работает путем усиления ДНК личинок.Он достаточно чувствителен, чтобы можно было обнаружить даже очень незначительные инфекции. Недостатком этого теста является стоимость.
Для экспресс-теста карты на антитела требуется капля крови на специальную карту. Карта меняет цвет при обнаружении антител к инфекции. Поскольку для этого требуется минимальное оборудование, этот тест очень полезен в полевых условиях, а это означает, что вам не нужен доступ в лабораторию. Этот тип тестов широко используется, и в настоящее время предпринимаются усилия по его стандартизации.
Этот тип тестов широко используется, и в настоящее время предпринимаются усилия по его стандартизации.
Лечение
Наиболее широко используемым средством лечения онхоцеркоза является ивермектин (стромектол).Он считается безопасным для большинства людей, и его нужно принимать один или два раза в год, чтобы подействовать. Он также не требует охлаждения. Он работает, не позволяя самкам мошек выделять микрофилярии.
В июле 2015 года были проведены контролируемые испытания, чтобы выяснить, будет ли добавление доксициклина (Acticlate, Doryx, Vibra-Tabs) к ивермектину более эффективным при лечении онхоцеркоза. Результаты были неясными, отчасти из-за проблем с проведением испытаний.
Осложнения
Болезнь кивки, которая является редкой формой эпилепсии, связана с онхоцеркозом. Это относительно редко — поражает около 10 000 детей в Восточной Африке. В настоящее время проводятся испытания, чтобы выяснить, может ли доксициклин помочь уменьшить возникающее нейровоспаление.
Outlook
Несколько программ улучшили прогноз при онхоцеркозе. Африканская программа по борьбе с онхоцеркозом, действующая с 1995 года, ввела курс лечения ивермектином (CDTi) на уровне общин.Ликвидация болезни достижима для стран, в которых действует программа.
В Северной и Южной Америке аналогичная программа под названием Программа ликвидации онхоцеркоза для Америки (OEPA) оказалась столь же успешной. Всемирная организация здравоохранения сообщает, что к концу 2007 года не было новых случаев слепоты из-за онхоцеркоза.
Профилактика
В настоящее время вакцины от онхоцеркоза не существует. Для большинства людей риск заражения онхоцеркозом невысок.Наиболее подвержены риску жители некоторых регионов Африки и Латинской Америки. Лучшая профилактика — избегать укусов мошек. Носите длинные рукава и брюки в течение дня, используйте репеллент от насекомых и носите одежду, обработанную перметрином. Если вы подозреваете инфекцию, обратитесь к врачу, чтобы вы могли начать лечение до того, как симптомы станут серьезными.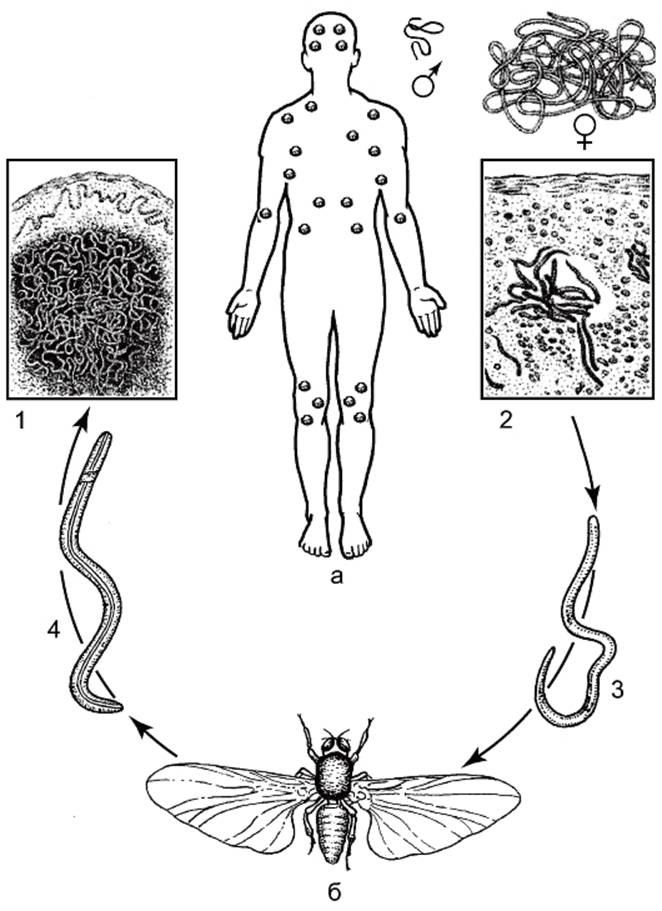
CDC — Онхоцеркоз — Ресурсы для медицинских работников
Золотым стандартом диагностики онхоцеркоза остается биопсия кожи.Биопсия выполняется с помощью склерокорнеального биопсийного перфоратора или путем поднятия иглой небольшого кожного конуса (диаметром 3 мм) и его сбривания скальпелем. Это приведет к удалению около 2 мг ткани. Затем ткань инкубируют в физиологическом растворе при комнатной температуре в течение 24 часов, чтобы позволить микрофиляриям (личинкам) появиться. Затем микрофилярии можно идентифицировать микроскопически. Места для надреза кожи обычно находятся на гребне подвздошной кости, лопатке и нижних конечностях.Шесть ножниц обеспечивают максимальную диагностическую чувствительность. Чувствительность к разрезанию кожи может быть ограничена на предпатентной стадии инфекции, которая может длиться примерно 12–18 месяцев, а также при инфекциях низкой интенсивности. Кроме того, специфичность ножниц для диагностики онхоцеркоза у пациентов, облученных в эндемичных районах Loa loa , также может быть ограничена. Проведение полимеразной цепной реакции (ПЦР) кожного среза может повысить чувствительность и специфичность в этих двух ситуациях, хотя это не коммерчески доступно.
Проведение полимеразной цепной реакции (ПЦР) кожного среза может повысить чувствительность и специфичность в этих двух ситуациях, хотя это не коммерчески доступно.
Если у пациента есть кожные узелки, вызванные инфекцией Onchocerca , нодулэктомия позволяет идентифицировать макрофилярии (взрослых червей) в тканях. Осмотр глаз с помощью щелевой лампы можно использовать для визуализации микрофилярий или поражений, которые они вызывают у людей с заболеваниями глаз.
Существуют тесты на антитела, которые могут помочь в диагностике онхоцеркоза, хотя многие из них недоступны за пределами исследовательской среды. Существует общий скрининг на любую филяриальную инфекцию (включая инфекции Wuchereria , Brugia , Loa и Mansonella ), который доступен в некоторых специализированных диагностических лабораториях.Поскольку тест очень чувствителен, он полезен для определения наличия у человека филяриальной инфекции, но он недостаточно специфичен, чтобы определить, какая филяриальная инфекция. Как и в случае любого теста на антитела, результаты указывают только на то, что пациент был подвержен филяриозному заболеванию, но не могут определить, есть ли у пациента активная инфекция. Это различие менее важно для путешественников с симптомами, но оно ограничивает полезность теста для людей из эндемичных регионов. Одно из преимуществ теста заключается в том, что он может выявить доказательства инфекции на предпатентной стадии инфекции.Существует несколько серологических тестов, специфичных для Onchocerca , таких как тест на антитела к антигену OV-16 и анализ системы иммунопреципитации люциферазы OV (LIPS), но в настоящее время они доступны только в исследовательских учреждениях и не одобрены для диагностики в Соединенные Штаты.
Как и в случае любого теста на антитела, результаты указывают только на то, что пациент был подвержен филяриозному заболеванию, но не могут определить, есть ли у пациента активная инфекция. Это различие менее важно для путешественников с симптомами, но оно ограничивает полезность теста для людей из эндемичных регионов. Одно из преимуществ теста заключается в том, что он может выявить доказательства инфекции на предпатентной стадии инфекции.Существует несколько серологических тестов, специфичных для Onchocerca , таких как тест на антитела к антигену OV-16 и анализ системы иммунопреципитации люциферазы OV (LIPS), но в настоящее время они доступны только в исследовательских учреждениях и не одобрены для диагностики в Соединенные Штаты.
Как правило, диагноз инфекции O. volvulus следует ставить с помощью надрезания кожи. Однако, когда кожные надрезы отрицательны и клиническое подозрение на инфекцию велико, можно использовать общий тест на антитела, чтобы попытаться исключить инфекцию. Если общий тест на антитела был положительным, то, возможно, необходимо рассмотреть возможность проведения дополнительных кожных обрезков и / или поиска дополнительной диагностической информации, заручившись помощью исследователей, которые проводят дополнительные тесты на антитела.
Если общий тест на антитела был положительным, то, возможно, необходимо рассмотреть возможность проведения дополнительных кожных обрезков и / или поиска дополнительной диагностической информации, заручившись помощью исследователей, которые проводят дополнительные тесты на антитела.
Слева: врач берет образец кожи пациента для биопсии среза кожи, приподнимая кусок кожи иглой и сбривая его скальпелем.
Справа: врач берет образец кожи пациента для биопсии среза кожи с помощью пробойника для склерокорнеальной биопсии.
Кредит: Лаборатория паразитарных болезней, NIAID, NIH, любезно предоставлено T. Nutman, MD
Лучшим препаратом для лечения онхоцеркоза является ивермектин, который, как было доказано, снижает частоту возникновения слепоты и уменьшает возникновение и тяжесть кожных симптомов. Ивермектин убивает микрофилярии (личинки), но не макрофилярии (взрослые черви). Нет никаких доказательств того, что продолжительное ежедневное лечение дает какую-либо пользу по сравнению с ежегодным лечением, поскольку одна доза приводит к значительному снижению микрофилярной нагрузки, которое сохраняется в течение года или более. Лечение более высокими дозами, чем рекомендованные, увеличивает частоту побочных эффектов и может даже быть вредным. Хотя ивермектин не убивает макрофилярии, он стерилизует взрослых глистов женского пола. Имеются данные о том, что лечение людей ивермектином чаще, чем один раз в год, способствует более быстрой стерилизации женских глистов и что более частое лечение человека, который больше не живет в эндемичных районах, например, каждые три-шесть месяцев, может привести к меньшая продолжительность симптомов.Лечение пациента, который не будет возвращаться к жизни в эндемичной зоне, следует проводить каждые шесть месяцев (и дозировку следует принимать так часто, как каждые три месяца) до тех пор, пока есть признаки продолжающейся инфекции. Доказательства продолжающейся инфекции могут включать кожные симптомы, такие как зуд, микрофилярии при биопсии кожи и микрофилярии при осмотре глаз. Обнаружение взрослых червей в узелках не обязательно свидетельствует о необходимости продолжения лечения, поскольку взрослые черви не вызывают симптомов, а ивермектин не убивает взрослых червей.
Лечение более высокими дозами, чем рекомендованные, увеличивает частоту побочных эффектов и может даже быть вредным. Хотя ивермектин не убивает макрофилярии, он стерилизует взрослых глистов женского пола. Имеются данные о том, что лечение людей ивермектином чаще, чем один раз в год, способствует более быстрой стерилизации женских глистов и что более частое лечение человека, который больше не живет в эндемичных районах, например, каждые три-шесть месяцев, может привести к меньшая продолжительность симптомов.Лечение пациента, который не будет возвращаться к жизни в эндемичной зоне, следует проводить каждые шесть месяцев (и дозировку следует принимать так часто, как каждые три месяца) до тех пор, пока есть признаки продолжающейся инфекции. Доказательства продолжающейся инфекции могут включать кожные симптомы, такие как зуд, микрофилярии при биопсии кожи и микрофилярии при осмотре глаз. Обнаружение взрослых червей в узелках не обязательно свидетельствует о необходимости продолжения лечения, поскольку взрослые черви не вызывают симптомов, а ивермектин не убивает взрослых червей. Лечение ивермектином может вызвать легкие симптомы, связанные со смертью микрофилярий, такие как усиление зуда, но ухудшения глазных симптомов не происходит. Тяжелые побочные реакции на ивермектин в отсутствие коинфекции Loa loa встречаются редко.
Лечение ивермектином может вызвать легкие симптомы, связанные со смертью микрофилярий, такие как усиление зуда, но ухудшения глазных симптомов не происходит. Тяжелые побочные реакции на ивермектин в отсутствие коинфекции Loa loa встречаются редко.
Доксицилцин, как показали исследования, убивает Wolbachia , эндосимбиотическую риккетсоподобную бактерию, которая, по-видимому, необходима для выживания взрослого червя O. volvulus и для эмбриогенеза.Было показано, что лечение с помощью 6-недельного курса доксициклина убивает более 60% взрослых женских гельминтов и стерилизует 80-90% женщин через 20 месяцев после лечения. Доксициклин не убивает микрофилярии, поэтому для более быстрого уменьшения симптомов потребуется лечение ивермектином. В большинстве протоколов, в которых изучалась эффективность доксициклина, лечение ивермектином проводилось через четыре-шесть месяцев после лечения доксициклином, поэтому безопасность одновременного лечения неизвестна. Целесообразно лечение ивермектином за неделю до начала приема доксициклина. Поскольку доксициклин не приводит к быстрой гибели паразитов и поскольку считается, что большинство легких побочных эффектов лечения ивермектином связано с быстрым высвобождением антигенов Wolbachia , профиль побочных эффектов препарата при использовании для лечения онхоцеркоз не отличается от его использования по другим показаниям. Имеются некоторые данные, позволяющие предположить, что лечение онхоцеркоза доксициклином у пациентов, коинфицированных Loa loa , безопасно, но это ограничено одним рандомизированным контролируемым испытанием, в котором лечились только люди с микрофилярной нагрузкой Loa <8000 на мл одно исследование лечения доксициклином на уровне сообщества в коэндемичных районах, в котором не было определено Loa микрофилярных нагрузок.
Целесообразно лечение ивермектином за неделю до начала приема доксициклина. Поскольку доксициклин не приводит к быстрой гибели паразитов и поскольку считается, что большинство легких побочных эффектов лечения ивермектином связано с быстрым высвобождением антигенов Wolbachia , профиль побочных эффектов препарата при использовании для лечения онхоцеркоз не отличается от его использования по другим показаниям. Имеются некоторые данные, позволяющие предположить, что лечение онхоцеркоза доксициклином у пациентов, коинфицированных Loa loa , безопасно, но это ограничено одним рандомизированным контролируемым испытанием, в котором лечились только люди с микрофилярной нагрузкой Loa <8000 на мл одно исследование лечения доксициклином на уровне сообщества в коэндемичных районах, в котором не было определено Loa микрофилярных нагрузок.
Не следует использовать старые препараты от онхоцеркоза, такие как сурамин и диэтилкарбамазин. Сурамин обладает множественной системной токсичностью, которая ограничивает его использование в присутствии других менее токсичных и эффективных методов лечения.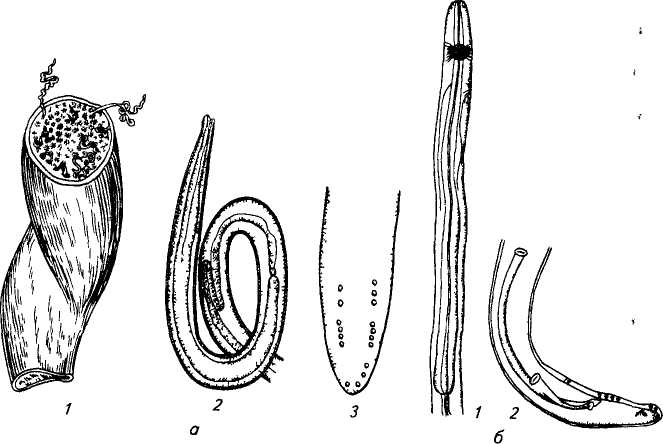 Диэтилкарбамазин ускоряет развитие онхоцеркальной слепоты.
Диэтилкарбамазин ускоряет развитие онхоцеркальной слепоты.
Средства для лечения
Onchocerca volvulus
| Использование / Лекарство | Доза для взрослых | Детская доза |
|---|---|---|
| Для уничтожения микрофилярий: ивермектин | 150 мкг / кг перорально однократно каждые 6 месяцев | 150 мкг / кг перорально однократно каждые 6 месяцев |
| Для уничтожения макрофилярий: доксициклин * | 200 мг перорально в день в течение 6 недель | 200 мг перорально в день в течение 6 недель |
* Доксициклин не является стандартной терапией, но несколько исследований подтверждают его использование и безопасность. Лечение ивермектином следует проводить за неделю до лечения доксициклином, чтобы облегчить симптомы у пациента. Если пациент не может переносить 200 мг доксициклина перорально в день, 100 мг перорально в день достаточно для стерилизации самки Onchocerca .
Лечение ивермектином следует проводить за неделю до лечения доксициклином, чтобы облегчить симптомы у пациента. Если пациент не может переносить 200 мг доксициклина перорально в день, 100 мг перорально в день достаточно для стерилизации самки Onchocerca .
Ивермектин для перорального применения доступен для использования людьми в США.
Доксициклин доступен для использования людьми в США.
Рекомендации по лечению пациентов, коинфицированных Loa loa : Пациенты с коинфекцией Loa loa не должны лечиться от онхоцеркоза без консультации со специалистом по лоа из-за риска фатальной энцефалитической реакции на ивермектин.Лечение коинфицированных людей доксициклином изучалось только на людях с Loa количеством <8000 микрофилярий на мл.
С вопросами относительно диагностики или лечения обращайтесь в Отдел паразитарных болезней и малярии: [email protected]. Диагностическая помощь также доступна через DPDx.
CDC — Онхоцеркоз — Болезнь
Мухи являются переносчиками онхоцеркоза.
Мухи, передающие укус паразита днем.Самкам мошек необходимо глотать кровь для овуляции, поэтому они питаются людьми. Некоторые виды мошек также могут питаться определенными животными. Если мошка укусит инфицированного человека, личинки онхоцеркоза могут быть поглощены мошкой, после чего мигрируют в мускулы полета. Личинки развиваются внутри мошек и становятся заразными для человека примерно через неделю. Они мигрируют к кусающим частям мухи, где могут быть переданы обратно человеку, когда она снова укусит.
Люди заражаются, когда мошки откладывают инфекционных личинок Onchocerca на кожу при укусе с целью извлечения крови.Попав внутрь человеческого тела, личинки созревают и становятся взрослыми примерно за 12–18 месяцев. Большинство взрослых самок гельминтов живут в фиброзных узелках под кожей, а иногда и возле мышц и суставов. Взрослые мужские черви обычно находятся рядом с женскими особями. Узелки образуются вокруг червей как часть взаимодействия между паразитом и его человеческим хозяином. Внутри узелков черви относительно защищены от иммунного ответа человека. Во взрослом возрасте женские черви ежедневно производят тысячи новых личинок. Личинки становятся заметными на коже через 12–18 месяцев после первичного заражения.Взрослые черви могут жить в организме человека примерно 10–15 лет, а их личинки имеют продолжительность жизни примерно 12–15 месяцев.
Узелки образуются вокруг червей как часть взаимодействия между паразитом и его человеческим хозяином. Внутри узелков черви относительно защищены от иммунного ответа человека. Во взрослом возрасте женские черви ежедневно производят тысячи новых личинок. Личинки становятся заметными на коже через 12–18 месяцев после первичного заражения.Взрослые черви могут жить в организме человека примерно 10–15 лет, а их личинки имеют продолжительность жизни примерно 12–15 месяцев.
Некоторые люди не испытывают симптомов при заражении O. volvulus , так как личинки могут мигрировать по телу человека, не вызывая реакции иммунной системы. Но у многих людей есть симптомы, которые включают зудящую кожную сыпь, узелки под кожей и изменения зрения. Может наблюдаться безболезненное увеличение лимфатических узлов, но это случается нечасто.Большинство симптомов онхоцеркоза вызвано реакцией организма на мертвых или умирающих личинок (также называемых микрофиляриями). Воспаление кожи не только вызывает зуд, но и может привести к долгосрочному повреждению кожи. Это может вызвать изменения цвета кожи, что приводит к появлению «шкуры леопарда», и может вызвать истончение кожи с потерей эластичности, что придает коже вид «сигаретной бумаги» и может способствовать возникновению таких состояний, как « висящий пах ». Воспаление, вызванное личинками, которые умирают в глазу, сначала приводит к обратимым поражениям на роговице, которые без лечения прогрессируют до постоянного помутнения роговицы, что приводит к слепоте.Также может быть воспаление зрительного нерва, приводящее к потере зрения, особенно периферического зрения, и, в конечном итоге, к слепоте.
Это может вызвать изменения цвета кожи, что приводит к появлению «шкуры леопарда», и может вызвать истончение кожи с потерей эластичности, что придает коже вид «сигаретной бумаги» и может способствовать возникновению таких состояний, как « висящий пах ». Воспаление, вызванное личинками, которые умирают в глазу, сначала приводит к обратимым поражениям на роговице, которые без лечения прогрессируют до постоянного помутнения роговицы, что приводит к слепоте.Также может быть воспаление зрительного нерва, приводящее к потере зрения, особенно периферического зрения, и, в конечном итоге, к слепоте.
Определение, передача, симптомы и лечение
Онхоцеркоз — инфекционное заболевание, которое может вызывать слепоту и необратимые повреждения кожи.
Источником онхоцеркоза является паразитический червь Onchocerca volvulus .
Человек может заразиться этим паразитом после укуса зараженной мошки.Эти насекомые обитают в основном в Африке и некоторых частях Центральной и Южной Америки.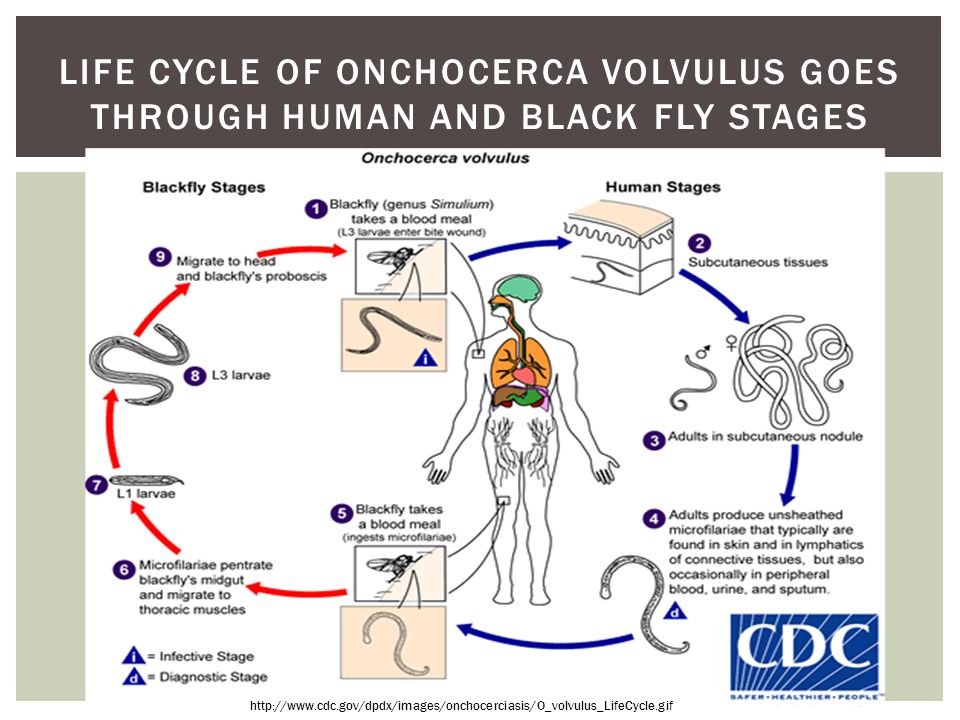
В этой статье описаны симптомы онхоцеркоза и описано, как человек может им заразиться. Он также предоставляет информацию о лечении и профилактике онхоцеркоза.
Поделиться на PinterestЧеловек может заразиться онхоцеркозом, если его укусит инфицированная мошка.
Онхоцеркоз — инфекция кожи и глаз, которая может вызвать слепоту. Вызывается паразитическим червем O. volvulus . Люди могут заразиться О.volvulus в результате укуса мошки, инфицированной этим паразитом.
Зараженные мошки живут и размножаются в сельской местности, недалеко от быстрых рек или ручьев. В результате онхоцеркоз широко известен как речная слепота.
Более 99% людей, больных онхоцеркозом, живут в странах Африки к югу от Сахары. По состоянию на 2017 год небольшие очаги заболевания также имеются в следующих странах:
Онхоцеркоз, как правило, поражает страны со следующими характеристиками:
- высокий уровень бедности
- ограниченный доступ к здравоохранению
- отсутствие чистой воды
- плохая санитария
Мухи — кровососущие насекомые, питающиеся людьми и другими млекопитающими. Черная муха, инфицированная O. volvulus , может укусить человека и отложить личинки паразитического червя на его кожу. Эти личинки могут попасть на кожу через укушенную рану.
Черная муха, инфицированная O. volvulus , может укусить человека и отложить личинки паразитического червя на его кожу. Эти личинки могут попасть на кожу через укушенную рану.
Личинки O. volvulus живут в гнездах или «узелках» под кожей, где они развиваются во взрослых червей. Каждый червь может жить до 15 лет.
Взрослые самки червей производят до 1000 личинок в день. Эти личинки перемещаются по телу к коже и глазам. Большинство личинок умирают внутри своего человеческого хозяина, вызывая воспалительную реакцию, которая может вызвать поражение кожи или слепоту.
У человека не всегда могут развиваться симптомы онхоцеркоза.
Однако у тех, у кого симптомы появляются, могут возникать проблемы с кожей или глазами. В следующих разделах более подробно рассматриваются возможные симптомы.
Кожные симптомы
Сыпь, связанная с онхоцеркозом, может варьироваться от человека к человеку. Существуют разные модели повреждения кожи, связанные с этим заболеванием, и у человека может быть несколько.
Эти повреждения следующие:
- Зудящая сыпь, напоминающая экзему: У человека могут быть небольшие зудящие образования, которые могут превратиться в пузыри, заполненные гноем.Сыпь может поражать следующие области:
- лицо
- туловище
- руки
- ступни
- Зудящая сыпь с выступающими темными пятнами: Этот тип повреждения кожи может развиваться на следующих участках :
- руки
- ступни
- ягодицы
- плечи
- Толстые, чешуйчатые и темные пятна: Эти участки кожи могут образовываться на ногах и ступнях.
- Области тонкой, сухой и морщинистой кожи: Этот тип повреждения кожи может поражать поясницу и ягодицы.
- Шишки под кожей: Гнезда взрослых червей могут напоминать шишки под кожей. Эти гнезда, или узелки, различаются по размеру, некоторые достигают нескольких сантиметров в диаметре.

- Пятнистая потеря пигмента кожи: Кожа может местами терять пигмент, что приводит к появлению пятнистой «шкуры леопарда». Потеря пигмента обычно происходит вокруг волосяных фолликулов и часто поражает голени.
Глазные симптомы
Черви, погибающие внутри глаза, могут вызвать воспаление в этой области. Это воспаление может привести к повышению давления внутри глаза, что может повредить нервы, обеспечивающие зрение.
В некоторых случаях у человека может образоваться пленчатая ткань на роговице в передней части глаза. Это влияет на зрение и может привести к слепоте.
O. volvulus — паразитический червь, вызывающий онхоцеркоз. Его жизненный цикл зависит от человека-хозяина и от мошек, передающих его от одного хозяина к другому.
Жизненный цикл O. volvulus начинается внутри человека-хозяина. Он состоит из следующих четырех стадий:
- Стадия 1: Молодые паразитические черви, называемые микрофиляриями, перемещаются к коже своего человеческого хозяина.
 Черная муха кусает человека-хозяина, заражая микрофилярии.
Черная муха кусает человека-хозяина, заражая микрофилярии. - Стадия 2: Внутри мошки микрофилярии развиваются в личинок. Этот процесс занимает около недели.
- Стадия 3: Зараженная мошка кусает человека, передавая личинки червя в его тело.Здесь личинки развиваются во взрослых червей в течение 6–12 месяцев. Вокруг взрослых червей образуются опухшие узелки.
- Стадия 4: Взрослые черви живут внутри тела до 15 лет. Взрослые самки производят микрофилярии, которые могут сохраняться в организме человека-хозяина в течение 12–15 месяцев. Большинство из них умирают внутри тела, вызывая воспалительную иммунную реакцию. В зависимости от местонахождения червей в организме эта воспалительная реакция может вызвать повреждение кожи или глаз.
Лечение онхоцеркоза может предотвратить долгосрочные проблемы, такие как слепота и необратимые повреждения кожи.
Врач может прописать противопаразитарный препарат ивермектин, чтобы убить личинок червя и предотвратить их дальнейшее повреждение.
Однако это лекарство не убивает взрослых червей и не препятствует их размножению. Из-за этого человеку нужно будет принимать лекарство каждые 6 месяцев в течение 10–15 лет, что составляет потенциальную продолжительность жизни паразита.
Чтобы убить взрослых червей, врач может также прописать доксициклин не по назначению. Назначение лекарственного средства не по назначению означает использование его способом, отличным от разрешенного.Этот антибиотик, по сути, умерщвляет червей голодом, убивая бактерии, которыми они питаются.
Перед тем, как назначить лечение от онхоцеркоза, врач проведет тесты, чтобы убедиться, что у человека нет отдельного паразита, называемого Loa loa . Этот паразит может вызывать серьезные побочные эффекты лекарств, которые врачи используют для лечения онхоцеркоза.
Без лечения онхоцеркоз может привести к постоянной слепоте. Во всем мире онхоцеркоз является второй по частоте причиной слепоты из-за инфекции.
Нелеченный онхоцеркоз может также привести к необратимому повреждению кожи и рубцеванию.
Наибольшему риску развития онхоцеркоза подвержены люди, проживающие в странах, пораженных этим заболеванием в первую очередь. Особому риску подвержены люди, которые живут или работают у рек с инфицированными мошками.
Обычно это заболевание развивается только после нескольких укусов мошек. Следовательно, жители и путешественники в пораженных странах на длительный период времени имеют более высокий риск развития онхоцеркоза, чем те, кто посещает их на короткий период.
По этой причине путешественники с самым высоким риском включают:
- добровольцев
- исследователей на местах
- миссионеров
Раннее лечение онхоцеркоза может ограничить или предотвратить повреждение кожи и глаз.
Человеку следует обратиться к врачу, если у него появятся какие-либо симптомы онхоцеркоза, и он живет или путешествовал в районе, где это заболевание распространено.
Есть несколько тестов на онхоцеркоз. Человек может пройти более одного из следующих тестов:
- Тест среза кожи: Врач удалит несколько небольших стружек кожи с разных частей тела.
 Затем они осмотрят стружку под микроскопом, чтобы проверить наличие личинок червя.
Затем они осмотрят стружку под микроскопом, чтобы проверить наличие личинок червя. - Удаление узелков: При наличии узелков на коже врач может удалить и осмотреть их, чтобы проверить наличие глистов.
- Исследование с помощью щелевой лампы: Щелевая лампа — это устройство, которое направляет тонкий световой пучок в глаз. Это позволяет врачу детально рассмотреть глаз. Обследование с помощью щелевой лампы поможет им обнаружить личинки или поражения в глазу.
- Тесты на антитела: Врач может запросить анализ крови для проверки наличия антител. Это белки, которые организм вырабатывает для подавления или уничтожения инфекционных патогенов. Наличие определенных антител может показать, болен ли человек в настоящее время онхоцеркозом или болел им ранее.
Чтобы лучше предотвратить онхоцеркоз, человек должен защищаться от укусов мошек.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют людям принимать следующие меры предосторожности при поездках в страны, где распространены мошки:
- носить защитную одежду, полностью закрывающую руки и ноги
- носить одежду, обработанную инсектицидом перметрином
- нанесение репеллента от насекомых, такого как диэтилтолуамид, на открытые участки кожи
Программы, направленные на ликвидацию онхоцеркоза, сосредоточены на обеспечении доступности ивермектина для людей в общинах, где это заболевание распространено.
Ивермектин убивает молодых паразитических червей, прежде чем они смогут воспроизвести. Если это лекарство будет принимать достаточное количество людей в сообществе, это может положить конец болезни в этом сообществе.
Онхоцеркоз — инфекционное заболевание, вызываемое паразитическим червем O. volvulus. Этот червь передается человеку через укусы инфицированных мошек.
Людям, у которых развивается онхоцеркоз, требуется длительное лечение, обычно с применением комбинации ивермектина и доксициклина. Без своевременного лечения болезнь может привести к необратимому повреждению кожи и слепоте.
Большинство случаев онхоцеркоза происходит в Африке к югу от Сахары, и меньшее количество случаев в настоящее время регистрируется в Южной Америке и на Аравийском полуострове.
Путешествуя в одну из этих областей, человек должен стараться носить защитную одежду и средство от насекомых, чтобы снизить риск укусов мошек.
Определение, передача, симптомы и лечение
Онхоцеркоз — инфекционное заболевание, которое может вызывать слепоту и необратимые повреждения кожи.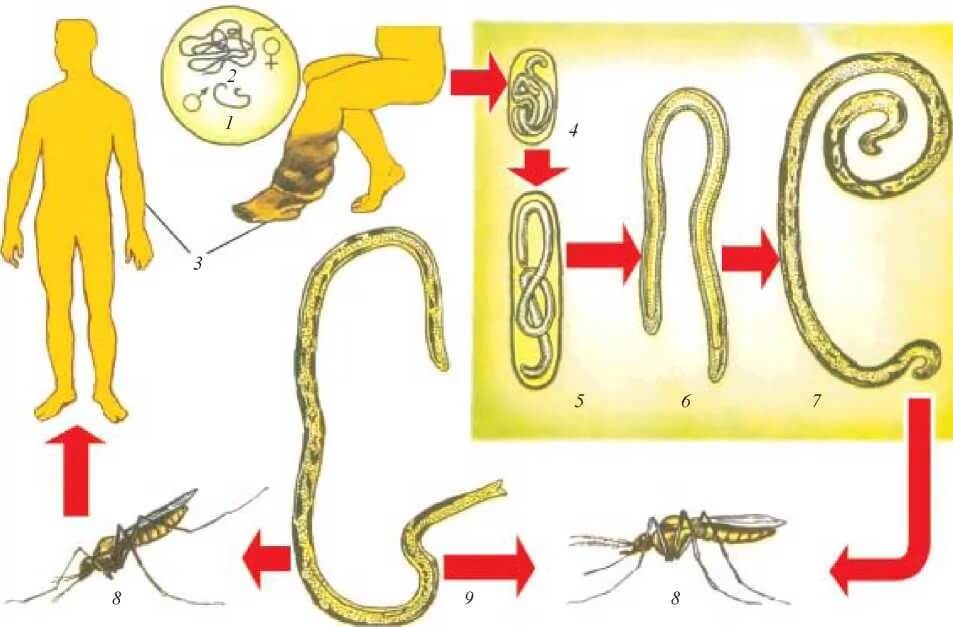
Источником онхоцеркоза является паразитический червь Onchocerca volvulus .
Человек может заразиться этим паразитом после укуса зараженной мошки. Эти насекомые обитают в основном в Африке и некоторых частях Центральной и Южной Америки.
В этой статье описаны симптомы онхоцеркоза и описано, как человек может им заразиться. Он также предоставляет информацию о лечении и профилактике онхоцеркоза.
Поделиться на PinterestЧеловек может заразиться онхоцеркозом, если его укусит инфицированная мошка.
Онхоцеркоз — инфекция кожи и глаз, которая может вызвать слепоту.Вызывается паразитическим червем O. volvulus . Люди могут заразиться O. volvulus в результате укуса мошек, инфицированных этим паразитом.
Зараженные мошки живут и размножаются в сельской местности, недалеко от быстрых рек или ручьев. В результате онхоцеркоз широко известен как речная слепота.
Более 99% людей, больных онхоцеркозом, живут в странах Африки к югу от Сахары. По состоянию на 2017 год небольшие очаги заболевания также имеются в следующих странах:
По состоянию на 2017 год небольшие очаги заболевания также имеются в следующих странах:
Онхоцеркоз, как правило, поражает страны со следующими характеристиками:
- высокий уровень бедности
- ограниченный доступ к здравоохранению
- отсутствие чистой воды
- плохая санитария
Мухи — кровососущие насекомые, питающиеся людьми и другими млекопитающими.Черная муха, инфицированная O. volvulus , может укусить человека и отложить личинки паразитического червя на его кожу. Эти личинки могут попасть на кожу через укушенную рану.
Личинки O. volvulus живут в гнездах или «узелках» под кожей, где они развиваются во взрослых червей. Каждый червь может жить до 15 лет.
Взрослые самки червей производят до 1000 личинок в день. Эти личинки перемещаются по телу к коже и глазам. Большинство личинок умирают внутри своего человеческого хозяина, вызывая воспалительную реакцию, которая может вызвать поражение кожи или слепоту.
У человека не всегда могут развиваться симптомы онхоцеркоза.
Однако у тех, у кого симптомы появляются, могут возникать проблемы с кожей или глазами. В следующих разделах более подробно рассматриваются возможные симптомы.
Кожные симптомы
Сыпь, связанная с онхоцеркозом, может варьироваться от человека к человеку. Существуют разные модели повреждения кожи, связанные с этим заболеванием, и у человека может быть несколько.
Эти повреждения следующие:
- Зудящая сыпь, напоминающая экзему: У человека могут быть небольшие зудящие образования, которые могут превратиться в пузыри, заполненные гноем.Сыпь может поражать следующие области:
- лицо
- туловище
- руки
- ступни
- Зудящая сыпь с выступающими темными пятнами: Этот тип повреждения кожи может развиваться на следующих участках :
- руки
- ступни
- ягодицы
- плечи
- Толстые, чешуйчатые и темные пятна: Эти участки кожи могут образовываться на ногах и ступнях.

- Области тонкой, сухой и морщинистой кожи: Этот тип повреждения кожи может поражать поясницу и ягодицы.
- Шишки под кожей: Гнезда взрослых червей могут напоминать шишки под кожей. Эти гнезда, или узелки, различаются по размеру, некоторые достигают нескольких сантиметров в диаметре.
- Пятнистая потеря пигмента кожи: Кожа может местами терять пигмент, что приводит к появлению пятнистой «шкуры леопарда». Потеря пигмента обычно происходит вокруг волосяных фолликулов и часто поражает голени.
Глазные симптомы
Черви, погибающие внутри глаза, могут вызвать воспаление в этой области. Это воспаление может привести к повышению давления внутри глаза, что может повредить нервы, обеспечивающие зрение.
В некоторых случаях у человека может образоваться пленчатая ткань на роговице в передней части глаза. Это влияет на зрение и может привести к слепоте.
O. volvulus — паразитический червь, вызывающий онхоцеркоз. Его жизненный цикл зависит от человека-хозяина и от мошек, передающих его от одного хозяина к другому.
Его жизненный цикл зависит от человека-хозяина и от мошек, передающих его от одного хозяина к другому.
Жизненный цикл O. volvulus начинается внутри человека-хозяина. Он состоит из следующих четырех стадий:
- Стадия 1: Молодые паразитические черви, называемые микрофиляриями, перемещаются к коже своего человеческого хозяина. Черная муха кусает человека-хозяина, заражая микрофилярии.
- Стадия 2: Внутри мошки микрофилярии развиваются в личинок. Этот процесс занимает около недели.
- Стадия 3: Зараженная мошка кусает человека, передавая личинки червя в его тело.Здесь личинки развиваются во взрослых червей в течение 6–12 месяцев. Вокруг взрослых червей образуются опухшие узелки.
- Стадия 4: Взрослые черви живут внутри тела до 15 лет. Взрослые самки производят микрофилярии, которые могут сохраняться в организме человека-хозяина в течение 12–15 месяцев. Большинство из них умирают внутри тела, вызывая воспалительную иммунную реакцию.
 В зависимости от местонахождения червей в организме эта воспалительная реакция может вызвать повреждение кожи или глаз.
В зависимости от местонахождения червей в организме эта воспалительная реакция может вызвать повреждение кожи или глаз.
Лечение онхоцеркоза может предотвратить долгосрочные проблемы, такие как слепота и необратимые повреждения кожи.
Врач может прописать противопаразитарный препарат ивермектин, чтобы убить личинок червя и предотвратить их дальнейшее повреждение.
Однако это лекарство не убивает взрослых червей и не препятствует их размножению. Из-за этого человеку нужно будет принимать лекарство каждые 6 месяцев в течение 10–15 лет, что составляет потенциальную продолжительность жизни паразита.
Чтобы убить взрослых червей, врач может также прописать доксициклин не по назначению. Назначение лекарственного средства не по назначению означает использование его способом, отличным от разрешенного.Этот антибиотик, по сути, умерщвляет червей голодом, убивая бактерии, которыми они питаются.
Перед тем, как назначить лечение от онхоцеркоза, врач проведет тесты, чтобы убедиться, что у человека нет отдельного паразита, называемого Loa loa . Этот паразит может вызывать серьезные побочные эффекты лекарств, которые врачи используют для лечения онхоцеркоза.
Этот паразит может вызывать серьезные побочные эффекты лекарств, которые врачи используют для лечения онхоцеркоза.
Без лечения онхоцеркоз может привести к постоянной слепоте. Во всем мире онхоцеркоз является второй по частоте причиной слепоты из-за инфекции.
Нелеченный онхоцеркоз может также привести к необратимому повреждению кожи и рубцеванию.
Наибольшему риску развития онхоцеркоза подвержены люди, проживающие в странах, пораженных этим заболеванием в первую очередь. Особому риску подвержены люди, которые живут или работают у рек с инфицированными мошками.
Обычно это заболевание развивается только после нескольких укусов мошек. Следовательно, жители и путешественники в пораженных странах на длительный период времени имеют более высокий риск развития онхоцеркоза, чем те, кто посещает их на короткий период.
По этой причине путешественники с самым высоким риском включают:
- добровольцев
- исследователей на местах
- миссионеров
Раннее лечение онхоцеркоза может ограничить или предотвратить повреждение кожи и глаз.
Человеку следует обратиться к врачу, если у него появятся какие-либо симптомы онхоцеркоза, и он живет или путешествовал в районе, где это заболевание распространено.
Есть несколько тестов на онхоцеркоз. Человек может пройти более одного из следующих тестов:
- Тест среза кожи: Врач удалит несколько небольших стружек кожи с разных частей тела.Затем они осмотрят стружку под микроскопом, чтобы проверить наличие личинок червя.
- Удаление узелков: При наличии узелков на коже врач может удалить и осмотреть их, чтобы проверить наличие глистов.
- Исследование с помощью щелевой лампы: Щелевая лампа — это устройство, которое направляет тонкий световой пучок в глаз. Это позволяет врачу детально рассмотреть глаз. Обследование с помощью щелевой лампы поможет им обнаружить личинки или поражения в глазу.
- Тесты на антитела: Врач может запросить анализ крови для проверки наличия антител.
 Это белки, которые организм вырабатывает для подавления или уничтожения инфекционных патогенов. Наличие определенных антител может показать, болен ли человек в настоящее время онхоцеркозом или болел им ранее.
Это белки, которые организм вырабатывает для подавления или уничтожения инфекционных патогенов. Наличие определенных антител может показать, болен ли человек в настоящее время онхоцеркозом или болел им ранее.
Чтобы лучше предотвратить онхоцеркоз, человек должен защищаться от укусов мошек.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют людям принимать следующие меры предосторожности при поездках в страны, где распространены мошки:
- носить защитную одежду, полностью закрывающую руки и ноги
- носить одежду, обработанную инсектицидом перметрином
- нанесение репеллента от насекомых, такого как диэтилтолуамид, на открытые участки кожи
Программы, направленные на ликвидацию онхоцеркоза, сосредоточены на обеспечении доступности ивермектина для людей в общинах, где это заболевание распространено.
Ивермектин убивает молодых паразитических червей, прежде чем они смогут воспроизвести. Если это лекарство будет принимать достаточное количество людей в сообществе, это может положить конец болезни в этом сообществе.
Онхоцеркоз — инфекционное заболевание, вызываемое паразитическим червем O. volvulus. Этот червь передается человеку через укусы инфицированных мошек.
Людям, у которых развивается онхоцеркоз, требуется длительное лечение, обычно с применением комбинации ивермектина и доксициклина. Без своевременного лечения болезнь может привести к необратимому повреждению кожи и слепоте.
Большинство случаев онхоцеркоза происходит в Африке к югу от Сахары, и меньшее количество случаев в настоящее время регистрируется в Южной Америке и на Аравийском полуострове.
Путешествуя в одну из этих областей, человек должен стараться носить защитную одежду и средство от насекомых, чтобы снизить риск укусов мошек.
Онхоцеркоз | DermNet NZ
Автор: Мари Хартли, штатный писатель, 2010 г.
Что такое онхоцеркоз?
Онхоцеркоз — это хроническое и медленно прогрессирующее заболевание кожи и глаз, вызываемое червем Onchocerca volvulus .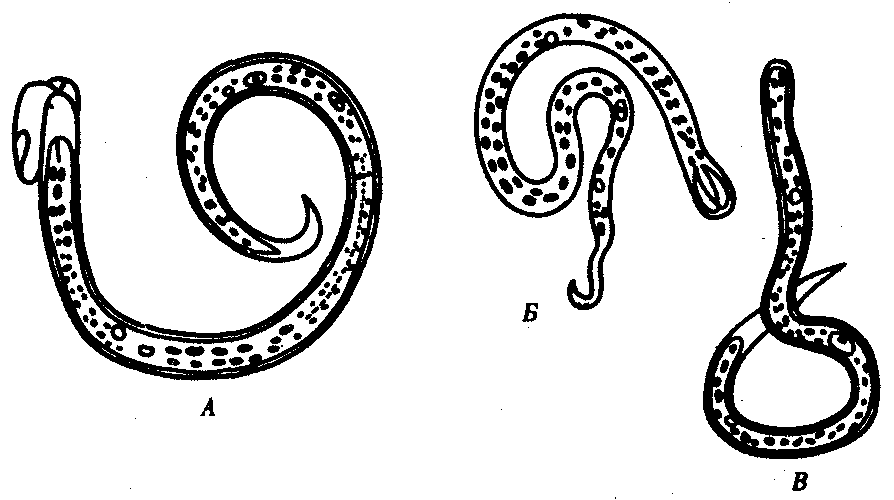 Это одна из основных причин филяриатоза. O. volvulus передается человеку при укусе мошки (рода Simulium). Мухи водятся возле быстротекущих рек в межтропических зонах. Около 90% заболеваний возникает в Африке, остальные — в 6 странах Латинской Америки и Йемене на Аравийском полуострове. Из 85 миллионов человек, живущих в эндемичных районах, около 18 миллионов в настоящее время заражены; 4 миллиона страдают кожным заболеванием, а 2 миллиона являются слепыми или слабовидящими.
Это одна из основных причин филяриатоза. O. volvulus передается человеку при укусе мошки (рода Simulium). Мухи водятся возле быстротекущих рек в межтропических зонах. Около 90% заболеваний возникает в Африке, остальные — в 6 странах Латинской Америки и Йемене на Аравийском полуострове. Из 85 миллионов человек, живущих в эндемичных районах, около 18 миллионов в настоящее время заражены; 4 миллиона страдают кожным заболеванием, а 2 миллиона являются слепыми или слабовидящими.
Краткосрочные путешественники в эндемичные районы имеют низкий риск онхоцеркоза, поскольку для заражения требуется несколько укусов. Путешественники, которые длительное время посещают эндемичные районы и живут или работают вблизи мест обитания мошек, подвергаются большему риску заражения.
Как передается онхоцеркоз?
В организме человека взрослые черви живут в подкожных узелках (шишках), разбросанных по всему телу. Самка червя производит тысячи личинок червей (называемых микрофиляриями), которые мигрируют на кожу и в глаза.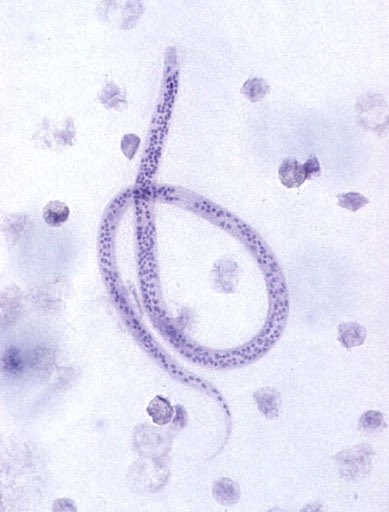 Микрофилярии, которые мигрировали на кожу, могут попадать в организм мошек. Внутри мухи личинки развиваются дальше в течение двух недель. Когда мошка кусает другого человека, личинки проникают через рану, проникают в ткани и развиваются во взрослых червей.
Микрофилярии, которые мигрировали на кожу, могут попадать в организм мошек. Внутри мухи личинки развиваются дальше в течение двух недель. Когда мошка кусает другого человека, личинки проникают через рану, проникают в ткани и развиваются во взрослых червей.
Самки гельминтов могут жить до 15 лет и каждый день производить сотни микрофилярий. Микрофилярии могут жить от 2 до 3 лет, и их гибель очень токсична для кожи и глаз, вызывая сильный зуд и поражения глаз.После нескольких лет воздействия эти поражения могут привести к обезображиванию кожи и необратимой слепоте. Первоначальное заражение может произойти в детстве и долгое время не вызывать никаких симптомов.
Каковы клинические признаки онхоцеркоза?
Кожное заболевание при онхоцеркозе
Описано шесть различных типов кожных заболеваний. У одного пациента могут присутствовать два или более паттернов, и паттерны могут развиваться и меняться со временем.
| Классификация | Особенности скина |
|---|---|
| Острый папулезный онходерматит | Распространенная зудящая, похожая на экзему сыпь с множеством маленьких зудящих папул (бугорков), которые прогрессируют в пузырьки (волдыри) и пустулы (пузыри, заполненные гноем). Часто поражаются лицо, туловище и конечности. Часто поражаются лицо, туловище и конечности. |
| Хронический папулезный онходерматит | Сильно зудящая сыпь с рассеянными плоскими папулами и участками более темной пигментации. Обычно поражаются плечи, ягодицы и конечности. Наиболее частая картина кожного заболевания. |
| Лихенифицированный онходерматит | Утолщенные чешуйчатые и гиперпигментированные зудящие бляшки. Обычно поражаются нижние конечности, часто увеличиваются лимфатические узлы. |
| Онхоцеркальная атрофия | Большие участки морщинистой, тонкой, сухой неэластичной кожи. Обычно поражает ягодицы и поясницу. |
| Онхоцеркальная депигментация | Также называется «шкура леопарда». Области потери пигмента с островками нормально пигментированной кожи, окружающими волосяные фолликулы. Часто поражает голени симметрично и обычно не вызывает зуда. |
| Пальпируемые онхоцеркальные узелки (онкоцеркома) | Подкожные уплотнения на костных выступах, в которых обитают взрослые черви.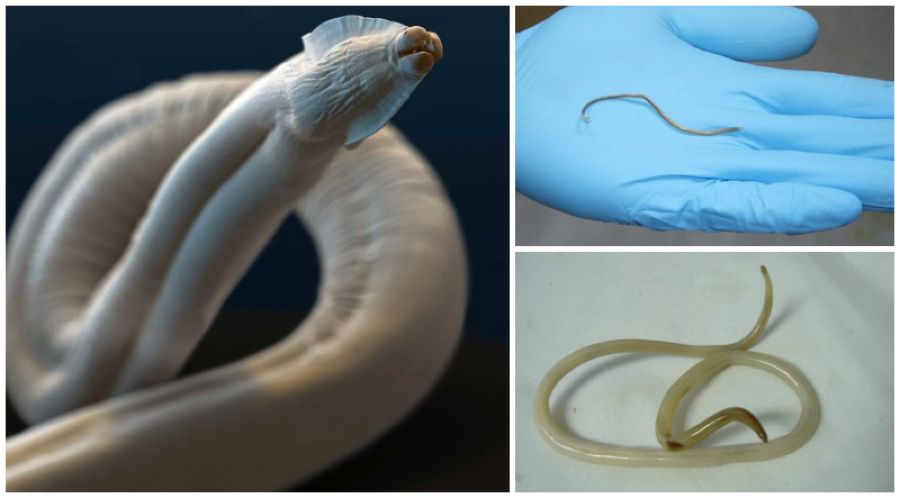 Подкожные узелки имеют размер от нескольких миллиметров до нескольких сантиметров, и каждый содержит от 2 до 4 взрослых червей, длина которых может достигать 80 см. Подкожные узелки имеют размер от нескольких миллиметров до нескольких сантиметров, и каждый содержит от 2 до 4 взрослых червей, длина которых может достигать 80 см. |
Другие классические клинические проявления онхоцеркоза включают:
- «Кожа ящерицы» — сухая чешуйчатая кожа, напоминающая ихтиоз
- «Висячий пах» — складки неэластичной атрофической (сморщенной) кожи в паху, связанные с увеличенными лимфатическими узлами.
Заболевание глаз при онхоцеркозе
Мертвые микрофилярии вызывают воспаление и кровотечение в большинстве внутренних тканей глаза.Симптомы варьируются от зуда, покраснения, боли и светобоязни (светочувствительности) до нечеткости зрения, куриной слепоты, глаукомы, потери поля зрения (ограниченная зона зрения) и, в конечном итоге, слепоты.
Как диагностируется онхоцеркоз?
Онхоцеркоз можно диагностировать множеством методов.
- Выявление микрофилярий в стружках кожи с пораженных участков — однако при раннем или легком течении болезни, когда микрофилярная нагрузка мала, диагноз может быть пропущен.

- Взрослые черви видны из иссеченных узелков под микроскопом.
- Микрофилярии можно непосредственно наблюдать во время исследования глаза с помощью щелевой лампы.
- Обнаружение антител против O. volvulus в образцах крови — однако этот тест не может надежно отличить прошлую и настоящую инфекцию, поэтому лучше всего подходит для диагностики пациентов с кратким анамнезом, например, иностранцев.
Как лечится онхоцеркоз?
Онхоцеркоз лечится пероральным лекарством под названием ивермектин.Ивермектин убивает микрофилярии, но не взрослых глистов. Лечение останавливает прогрессирование болезни. Требуется одна доза ивермектина каждые 3-12 месяцев.
Недавно было обнаружено, что бактерия Wolbachia имеет симбиотические отношения с O. volvulus . Вольбахии, по-видимому, в процессе эволюции стали незаменимыми для фертильности своих хозяев-червей. До сих пор были получены многообещающие результаты при лечении антибиотиками (преимущественно доксициклином) против Wolbachia.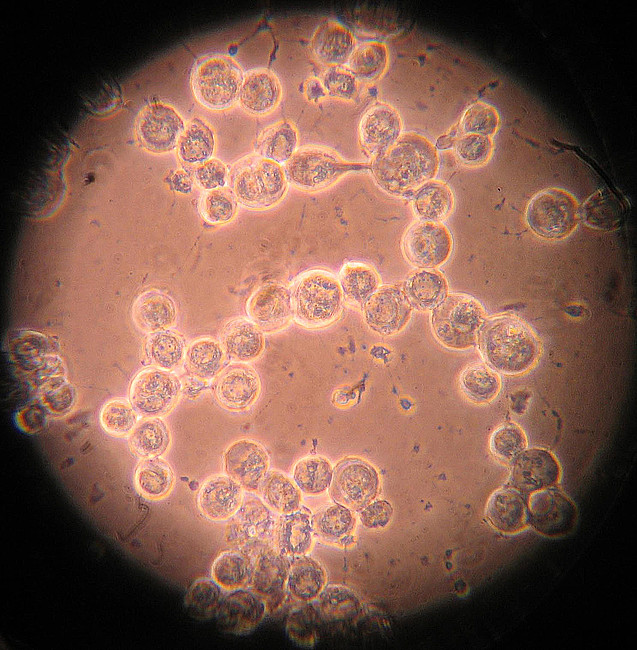
Как можно предотвратить онхоцеркоз?
Вакцины или лекарства для предотвращения инфекции отсутствуют. Мухи кусают в течение дня, поэтому профилактические стратегии включают:
Что такое онхоцеркоз? — Американская академия офтальмологии
Онхоцеркоз — это инфекция, вызываемая определенным паразитом. Эту инфекцию еще называют африканской речной слепотой. Это вторая по частоте причина инфекционной слепоты в мире. У людей обычно появляются такие симптомы, как зуд и шишки на коже, прежде чем наступит слепота.
Что вызывает онхоцеркоз?
Паразитическая аскарида вызывает онхоцеркоз. Заражение этим круглым червем поражает только человека. Распространяется через укус мошки Simulium yahenese . Эта мошка водится только в определенных регионах мира, вблизи быстрых рек и ручьев. Онхоцеркоз не может передаваться от одного человека к другому.
После укуса инфицированной мошки личинки попадают в кровь и циркулируют по всему телу. Они оседают под кожей и собираются вместе, образуя шишки. По мере взросления паразиты мигрируют по телу и могут распространяться в глаза.
Они оседают под кожей и собираются вместе, образуя шишки. По мере взросления паразиты мигрируют по телу и могут распространяться в глаза.
Паразиты могут проникать во все области глаза:
- передняя часть глаза (роговица)
- середина глаза, включая трабекулярную сеть (дренажную систему глаза)
- задняя часть глаза (сетчатка)
Реакция организма на паразитов приводит к повреждению нежных структур глаза.Это приводит к слепоте.
Повреждение роговицы может вызвать шрам, блокирующий обзор. Повреждение дренажной системы глаза может вызвать повышение давления в глазу и привести к глаукоме. Если сетчатка повреждена, глаз не может правильно собирать и отправлять изображения в мозг.
В районах, где болезнь наиболее распространена, до четырех человек из пяти будут инфицированы. Это включает в себя части Нигерии и Заира вокруг рек, где обитает мошка. Обычно инфекция вызывает слепоту годами.Средняя продолжительность жизни людей с инфекцией может быть на 12 лет меньше.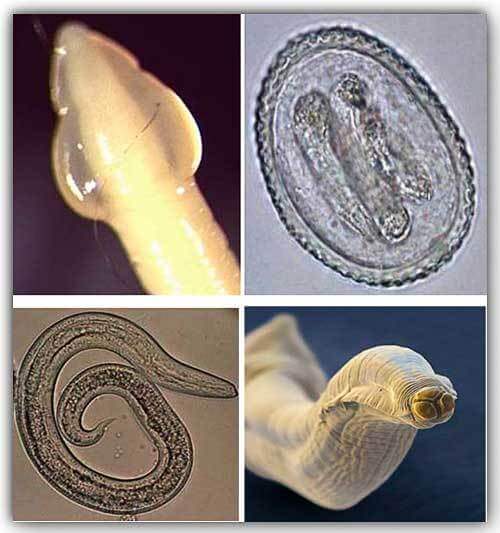
Кто подвержен риску онхоцеркоза?
Онхоцеркоз наиболее распространен в развивающихся странах, где обитает эта мошка. Районы с более высокими показателями онхоцеркоза включают Западную Африку, Латинскую Америку и Йемен. В Соединенных Штатах и Европе онхоцеркоз встречается только у людей, которые раньше жили в этих пораженных районах.
Примерно 18–37 миллионов человек больны онхоцеркозом.До 2 миллионов человек становятся слепыми или слабовидящими в результате своего заражения.
Симптомы онхоцеркоза
Кожные симптомы онхоцеркоза возникают за годы до появления проблем с глазами.
Изменения скина могут включать:
- неровности под кожей размером более дюйма
- раздражение кожи
- сильный зуд
- набухание
- рубка ухода
- пятна с потерей нормального цвета кожи
Глазные симптомы включают:
Многие из этих симптомов могут вызывать другие состояния.Для постановки правильного диагноза необходимо тщательное обследование у офтальмолога.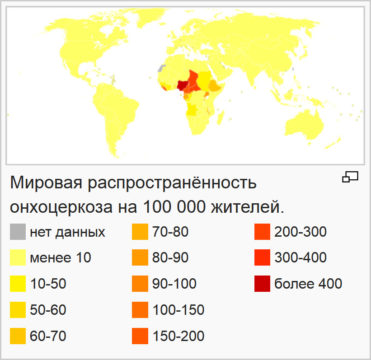
Диагноз онхоцеркоз
Ваш офтальмолог вместе с группой других специалистов (например, дерматолога и врача-инфекциониста) могут диагностировать это состояние. Врачи внимательно осмотрят ваши глаза и ваше тело. Они могут подтвердить, есть ли у вас инфекция, с помощью образцов кожи или анализов крови.
Лечение онхоцеркоза
Хорошие способы избежать заражения:
- Избегать мест, где болезнь распространена
- с использованием репеллента от насекомых
- носить соответствующую одежду
Если вы заболели онхоцеркозом, раннее лечение может предотвратить или уменьшить долгосрочные проблемы.Такие программы, как Африканская программа борьбы с онхоцеркозом (APOC) и Программа борьбы с онхоцеркозом (OCP), предотвратили слепоту более чем у 200 000 человек.
Если у вас инфекция, противопаразитарные препараты могут уменьшить количество паразитов в организме. Уильям К. Кэмпбелл и Сатоши Омура получили Нобелевскую премию по медицине за открытие ивермектина. Это один из самых мощных противопаразитарных препаратов, применяемых против онхоцеркоза. Это открытие помогло снизить скорость передачи и удалить инфекцию из Колумбии и Эквадора.
Это один из самых мощных противопаразитарных препаратов, применяемых против онхоцеркоза. Это открытие помогло снизить скорость передачи и удалить инфекцию из Колумбии и Эквадора.
На более поздних стадиях инфекции может потребоваться операция для сохранения или восстановления зрения. Эти операции могут включать:
В запущенных случаях инфекция может поражать несколько частей глаза одновременно. В таких случаях лечение зачастую невозможно, и врачи не могут восстановить ваше зрение.
.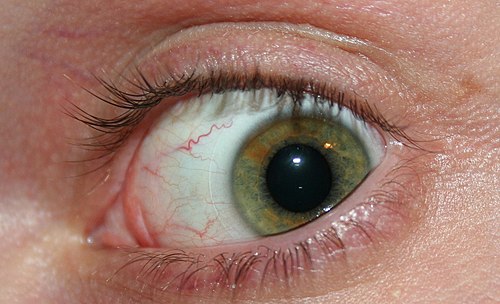

:max_bytes(150000):strip_icc()/GettyImages-523563256-a3b1752521454f58a6e4ef77e1408a39.jpg) Иногда выявляются в крови и моче, могут попасть в глаза. Если на этой стадии здоровое насекомое кусает человека, то оно инфицируется и передает следующему попавшие в нее микрофиллярии.
Иногда выявляются в крови и моче, могут попасть в глаза. Если на этой стадии здоровое насекомое кусает человека, то оно инфицируется и передает следующему попавшие в нее микрофиллярии.


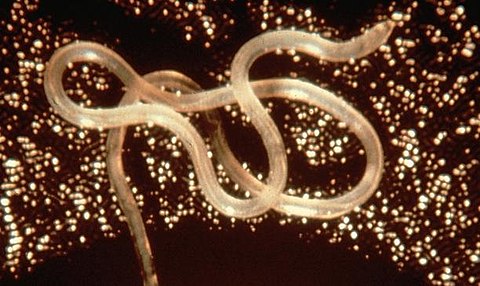 , Эквадора в 2014 г. и Мексики в 2015 г.), в которой ВОЗ удостоверила ликвидацию онхоцеркоза, после успешного осуществления мероприятий по элиминации этой болезни на протяжении ряда десятилетий.
, Эквадора в 2014 г. и Мексики в 2015 г.), в которой ВОЗ удостоверила ликвидацию онхоцеркоза, после успешного осуществления мероприятий по элиминации этой болезни на протяжении ряда десятилетий. Чащ всего депигментация возникает в области нижних конечностей, подмышек и в паховой зоне;
Чащ всего депигментация возникает в области нижних конечностей, подмышек и в паховой зоне;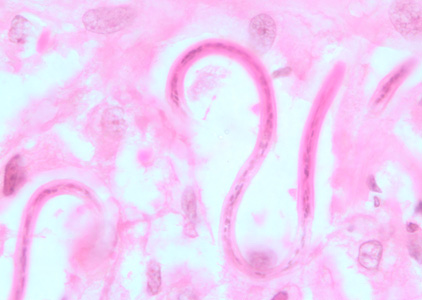

 Черная муха кусает человека-хозяина, заражая микрофилярии.
Черная муха кусает человека-хозяина, заражая микрофилярии. Затем они осмотрят стружку под микроскопом, чтобы проверить наличие личинок червя.
Затем они осмотрят стружку под микроскопом, чтобы проверить наличие личинок червя.
 В зависимости от местонахождения червей в организме эта воспалительная реакция может вызвать повреждение кожи или глаз.
В зависимости от местонахождения червей в организме эта воспалительная реакция может вызвать повреждение кожи или глаз. Это белки, которые организм вырабатывает для подавления или уничтожения инфекционных патогенов. Наличие определенных антител может показать, болен ли человек в настоящее время онхоцеркозом или болел им ранее.
Это белки, которые организм вырабатывает для подавления или уничтожения инфекционных патогенов. Наличие определенных антител может показать, болен ли человек в настоящее время онхоцеркозом или болел им ранее.