Постинъекционные осложнения
Нарушения | инфильтрат, |
Неправильный | плохо |
Неправильная | поломка |
Инфильтрат
— наиболее распространенное осложнение
после подкожной и внутримышечной
инъекций. Чаще всего инфильтрат возникает,
Чаще всего инфильтрат возникает,
если: а) инъекция выполнена тупой иглой;
б) для внутримышечной инъекции используется
короткая игла, предназначенная для
внутрикожных или подкожных инъекций.
Неточный выбор места инъекции, частые
инъекции в одно и то же место, нарушение
правил асептики также являются причиной
появления инфильтратов.
Абсцесс
— гнойное воспаление мягких тканей с
образованием полости, заполненной
гноем. Причины образования абсцессов
те же, что и инфильтратов. При этом
происходит инфицирование мягких тканей
в результате нарушения правил асептики.
Поломка
иглы во время инъекции
возможна при использовании старых
изношенных игл, а также при резком
сокращении мышц ягодицы во время
внутримышечной инъекции, если с пациентом
не проведена перед инъекцией предварительная
беседа или инъекция сделана больному
в положении стоя.
Медикаментозная
эмболия
может произойти при инъекции масляных
растворов подкожно или внутримышечно
(внутривенно масляные растворы не
вводят!) и попадании иглы в сосуд. Масло,
Масло,
оказавшись в артерии, закупорит ее, и
это приведет к нарушению питания
окружающих тканей, их некрозу. Признаки
некроза: усиливающиеся боли в области
инъекции, отек, покраснение или
красно-синюшное окрашивание кожи,
повышение местной и общей температуры.
Если масло окажется в вене, то с током
крови оно попадет в легочные сосуды.
Симптомы эмболии легочных сосудов:
внезапный приступ удушья, кашель,
посинение верхней половины туловища
(цианоз), чувство стеснения в груди.
Воздушная
эмболия при
внутривенных инъекциях является таким
же грозным осложнением, как и масляная.
Признаки эмболии те же, но появляются
они очень быстро, в течение минуты.
Повреждение
нервных стволов
может произойти при внутримышечных и
внутривенных инъекциях, либо механически
(при неправильном выборе места инъекции),
либо химически, когда депо лекарственного
средства оказывается рядом с нервом, а
также при закупорке сосуда, питающего
нерв. Тяжесть осложнения может быть
различна — от неврита до паралича
конечности.
Тромбофлебит
— воспаление вены с образованием в ней
тромба — наблюдается при частых
венепункциях одной и той же вены, или
при использовании тупых игл. Признаками
тромбофлебита являются боль, гиперемия
кожи и образование инфильтрата по ходу
вены. Температура может быть субфебрильной.
Некроз
тканей может
развиться при неудачной пункции вены
и ошибочном введении под кожу значительного
количества раздражающего средства.
Попадание препаратов по ходу при
венепункции возможно вследствие:
прокалывания вены «насквозь»;
непопадания в вену изначально. Чаще
всего это случается при неумелом
внутривенном введении 10 % раствора
кальция хлорида. Если раствор все-таки
попал под кожу, следует немедленно
наложить жгут выше места инъекции, затем
ввести в место инъекции и вокруг него
0,9 % раствор натрия хлорида, всего 50-80 мл
(снизит концентрацию препарата).
Гематома
также может
возникнуть во время неумелой венепункции:
под кожей при этом появляется багровое
пятно, т.к. игла проколола обе стенки
вены и кровь проникла в ткани. В этом
В этом
случае пункцию вены следует прекратить
и прижать ее на несколько минут ватой
со спиртом. Необходимую внутривенную
инъекцию в этом случае делают в другую
вену, а на область гематомы кладут
местный согревающий компресс.
Аллергические
реакции на
введение того или иного лекарственного
средства путем инъекции могут протекать
в виде крапивницы, острого насморка,
острого конъюнктивита, отека Квинке,
возникающие нередко через 20-30 мин. после
введения препарата. Самая грозная форма
аллергической реакции — анафилактический
шок.
Как убрать шишки от уколов
Уколы сами по себе неприятны, а от них ещё остаются последствия — шишки на ягодицах, из-за которых нельзя надеть плотные брюки и сесть на жёсткий стул. И эти болезненные уплотнения долго отравляют жизнь, если с ними не бороться.
Почему появляются шишки от уколов
Любые уплотнения после уколов — это осложнения. Иногда в них виноваты сами лекарства, которые провоцируют такие последствия. Иногда всё дело в неправильной технике инъекции. Иногда причина осложнений — новая инфекция.
Иногда всё дело в неправильной технике инъекции. Иногда причина осложнений — новая инфекция.
Что с ними делать
Всё зависит от того, какие у вас проблемы.
Гематома
Это синяк, которые получается, если во время укола случайно был задет кровеносный сосуд. Иногда из-за кровоизлияния появляется припухлость и уплотнение. Лучшее средство от гематом — прижать ватой или салфеткой место инъекции сразу после укола. Если синяк долго не проходит, можно обрабатывать его мазью с гепарином или троксерутином.
Инфильтрат
Это скопление клеток и лимфы в ткани, которое образует шишку после укола. Поскольку в норме ничего этого быть не должно, то место, где сосредоточились ненужные клетки и ткани, ощущается как плотный комок, воспаляется и болит. Чтобы его не было, надо очень хорошо обрабатывать места уколов, использовать острые иглы и делать инъекции в стерильных перчатках.
Организм должен сам справиться с инфильтратом. Чтобы чуть помочь себе, можно по 20 минут 1–2 раза в день прикладывать к шишкам тёплые сухие компрессы (прогретое полотенце, например) или грелки с водой не горячее 60 °С.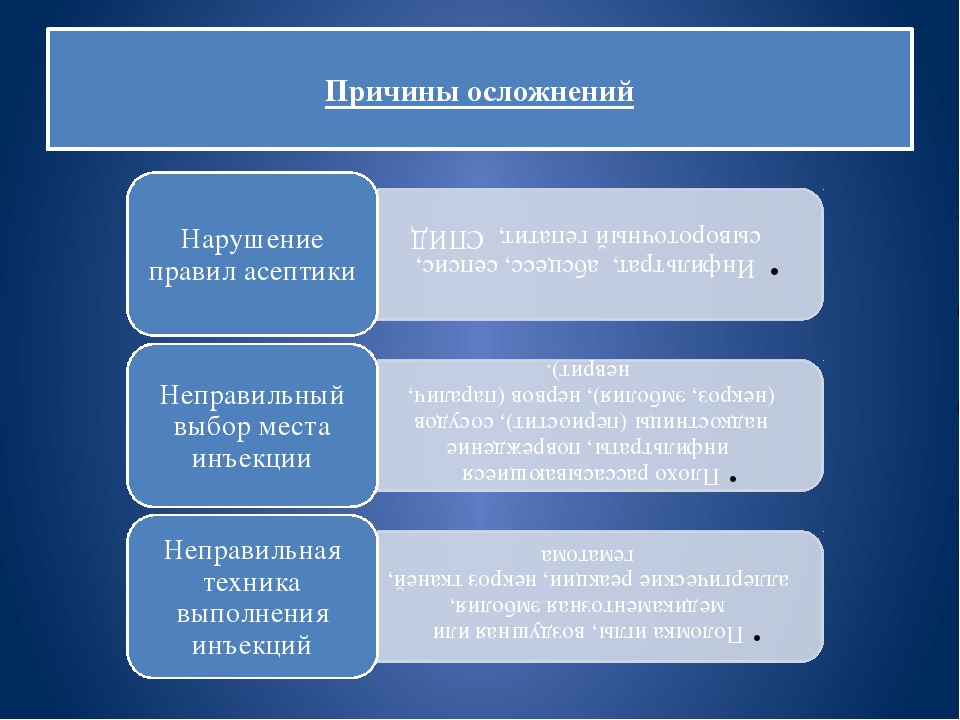
Что важно: тепло прикладывают само по себе, без всяких мазей и средств.
Из-за тепла сосуды расширяются, кровоток усиливается, поэтому инфильтрат рассасывается быстрее.
Абсцесс
Это инфильтрат, в котором продолжился воспалительный процесс и образовался гной. Появляется он из-за попавшей в ранку инфекции. Если дошло до нагноения, понадобятся антибиотики и, возможно, даже операция.
Абсцесс самостоятельно лечить нельзя. Это задача хирурга.
На абсцессы нельзя накладывать тепло, потому что из-за него гнойное воспаление только усилится, а это может привести к печальным последствиям вплоть до сепсиса.
Поэтому, прежде чем браться за грелку, проверьте свои шишки у врача.
Обязательно ли идти к врачу
Да, шишки нужно показать доктору. Особенно если они постоянно болят, кожа вокруг них краснеет или темнеет, а у вас повышается температура. Это признаки нагноения и сильного воспаления.
Врач проверит с помощью УЗИ, нужно ли хирургическое вмешательство.
Помогут ли народные средства
Большая часть народных советов на эту тему сводится к одному: что-то приложить (желательно, чтобы жгло) и надолго замотать, причём лечиться надо до победного конца, то есть несколько недель.
Смысл такой же, как при использовании тепла: разогреть и усилить кровоток. Поэтому смело можно не мучить свою кожу и не прикладывать к ней жгучие средства, а остановиться только на тёплой грелке, чтобы не заработать ещё и ожог.
Главное — не начинать прогревания, пока не будете уверены, что не сделаете себе хуже.
Что такое внутривенная инъекция? — ivtherapy
Регуляция внутривенной жидкости контролирует количество, которое получает пациент внутривенно или через кровоток.
Раствор, для прокапывания может вводятся по разным причинам, но обязательно требует контроля за поступающим количеством. Для того, чтобы четко регулировать вводимый в вену раствор, необходимо проследить за скоростью капель. Поток регулируется либо вручную, либо с помощью электрического насоса.
Поток регулируется либо вручную, либо с помощью электрического насоса.
Медсестры должны непрерывно следить за процессом введения жидкости и регулировать, при необходимости, скорость и правильную дозировку.
Какова же цель внутривенной инфузии?
Существует несколько причин по которым оценивается необходимость введения внутривенных капельниц. К примеру, есть несколько методов лечения, которые включают восстанавливают организм человека после:
обезвоживания, антибиотиков, химиотерапии и лучевой терапии при онкологии, а также в качестве обезболивающего.
Поскольку препараты профилактического действия, помогут сохранить здоровье и снять напряжение после физического и умственного труда. Они эффективны во время стрессов, неправильного питания и напряженной работы. Помогают от гриппа, простуды, инфекционных заболеваний. Кроме того, в осенне-весенний период, такая профилактика поддерживает иммунные функции организма. Нередко внутривенные инъекции используют в качестве омолаживающего средства, которое очищает организм от токсинов, тяжелых металлов и алкогольном отравлении. Нужно отметить, что в последние годы, эти капельницы весьма популярны для восстановления печени и улучшения мозговой деятельности.
Нужно отметить, что в последние годы, эти капельницы весьма популярны для восстановления печени и улучшения мозговой деятельности.
Раствор для таких процедур часто состоят из физиологического раствора с добавлением электролитов, глюкозы или концентрированных доз витаминов. Дозировку и пропорции регулирует доктор, так как это один из важных факторов для успешной манипуляции. Каждому пациенту, индивидуально подбирается витаминный состав препаратов, с учетом переносимости и медицинских показаний. А сама процедура может гарантировать не только безопасность, но и хорошее самочувствие пациента после проведенной манипуляции.
Бывают ли осложнения после внутривенной инъекции?
Такие осложнения редко, но могут иметь место. Некоторые незначительных риски все же существуют, но их легко исправить без последствий. Пациент сам должен принять удобное положение, для того, чтобы катетер не выскользнул из вены. А медработник обязан постоянно отслеживать правильное поступление раствора, чтобы быстрое введение лекарства не вызвало головную боль, повышение кровяного давления, беспокойства и одышки. И если у вас есть проблемы со здоровьем, вы должны об этом известить врача.
И если у вас есть проблемы со здоровьем, вы должны об этом известить врача.
И напоследок нужно сказать, что внутривенная инъекция IV — это обычным и очень безопасная процедура. Но если вас все же что то беспокоит, попросите медсестру проверить все ли в порядке с капельницей. Предупреждайте сразу же, если вы испытываете такие симптомы во время проведения процедуры.
28.05.2019
Осложнения при ботулинотерапии — Облик. Esthetic guide
Осложнения — не самая приятная часть нашей профессии. Однако каждый врач хотя бы раз за свою профессиональную деятельность получал нежелательные явления. Мы должны знать, как помочь пациентам выйти из сложной ситуации. В этой статье я подробно разберу наиболее частые виды осложнений после введения токсинов.
Введение
Появление на рынке ботулинических нейропротеинов произвело в мире эстетической медицины настоящую революцию. Инъекции ботулинических токсинов являются одной из наиболее популярных и востребованных процедур. Количество их непрерывно растёт, повышается доступность процедуры, а следовательно, и число потребителей. Но вместе с тем увеличивается и процент осложнений после инъекций ботулотоксина.
Количество их непрерывно растёт, повышается доступность процедуры, а следовательно, и число потребителей. Но вместе с тем увеличивается и процент осложнений после инъекций ботулотоксина.
Типология осложнений
Мое видение проблемы осложнений после ботулинотерапии основано на непрерывном 10‑летнем опыте работы с препаратами данной группы, а также на практических аспектах их лечения. Я подразделяю осложнения после ботулинотерапии на истинные и ложные.
Ниже подробно разберём, какие осложнения относятся к истинным и ложным, как их корректировать.
Истинные осложнения
Это осложнения, связанные непосредственно с действием ботулинического нейропротеина:
- птозы и парезы — осложнения, являющиеся результатом сильной мышечной релаксации в результате непосредственного действия большой дозы ботулотоксина на мышцу (птоз века, опущение бровей, нарушение артикуляции, выливание жидкости из угла рта),
- асимметрии — осложнения, связанные с нарушением техники инъекций в виде неправильных места и уровня введения ботулотоксина, неадекватно подобранных доз или диффузии ботулотоксина в соседние мышцы (асимметрии бровей, уголков рта, асимметрия при открывании рта, поджатие губы, изменение формы подбородка).

Ни один птоз или парез не корректируется дополнительным введением ботулотоксина. Лечебные мероприятия направлены на скорейшее восстановление мышечной активности и реиннервации мышцы. К сожалению, в большинстве случаев терапия имеет больше психологический эффект, чем клинический.
Лечение избыточной релаксации мышцы после инъекций ботулинического нейропротеина может проходить по такой схеме:
- PRP-терапия — три раза в неделю,
- витамины группы В внутрь (мильгамма композитум, нейромультивит) и мезотерапевтический обкол места поражения (витамин В12, мильгамма) — один раз в два дня,
- мезотерапия с раствором ДМАЭ — два раза в неделю,
- микротоковая терапия (3–5 раз в неделю), миостимуляция (1–2 раза в неделю),
- RF-терапия — один раз в неделю. Указанные процедуры можно использовать самостоятельно или сочетать друг с другом. Общее количество физиопроцедур не должно превышать пяти в неделю. Например: процедура RF-терапии, процедура миостимуляции, три процедуры микротоковой терапии, • щипковый массаж зоны осложнения —ежедневно,
- мимическая гимнастика — три раза в день по 15 минут ежедневно,
- препараты плаценты по ампуле два раза в неделю в биоактивные точки или внутримышечно в зоне осложнения.

При птозе верхнего века временный эффект оказывают глазные капли 0,5 % «Йопидин» («Апраклонидин»).
Препарат является агонистом альфа-2‑адренорецепторов гладкой мускулатуры и при попадании в глазное яблоко вызывает сокращение мюллеровой мышцы, что способствует поднятию верхнего века на 2–3 мм в течение нескольких часов.
Закапывают по 1–2 капли 3 раза в день. При наличии у пациента патологии со стороны органов зрения перед применением необходима консультация офтальмолога.
Пациентка 1 [Фото 1.1] обратилась с жалобами на опущение верхнего века через две недели после инъекций ботулотоксина в область межбровья в суммарной дозе 10 Ед (100 Ед токсин). Опущение века начало беспокоить на шестой день после проведённой инъекции [Фото 1.2]. В течение последующей недели птоз прогрессировал [Фото 1.3].
С 14 дня в течение двух недель пациентка получала терапию по схеме 1, через две недели после начала терапии мы можем наблюдать средне-положительную динамику в разрешении птоза верхнего века [Фото 1. 4].
4].
В отличие от птоза верхнего века птоз бровей проявляется нависанием кожной складки неподвижной части верхнего века, опущения подвижного века при этом не наблюдается. Данное осложнение обусловлено чрезмерной релаксацией m. frontalis, особенно её нижних отделов. Восстанавливающая терапия при этом должна проводиться на той половине лба, где возникло осложнение. Пациентка 2 отмечает нависание кожной складки в области правого века через три недели после инъекций ботулинического токсина в зону лба и межбровья [Фото 2.1].
При попытке поднять брови можно наблюдать сильную блокировку лобной мышцы [Фото 2.2]. Пациентке назначена терапия по схеме 1. Через десять дней после начала терапии мы можем наблюдать положительную динамику в разрешении осложнения [Фото 2.3].
Асимметрии в большинстве случаев корректируются дополнительным введением ботулотоксина. Я использую интрадермальное введение небольших доз ботулинического токсина, чтобы избежать реверса асимметрии.
Для активизации восстановления нервно-мышечной передачи пациентам назначаются внутрь таблетки «Нейромидин» 10 мг по 1 таблетке 1–2 раза в сутки в течение 14 дней.
Так, у пациентки 3 одновременно присутствуют и птоз правой брови, и асимметрия левой. Причина — избыточная релаксация волокон лобной мышцы справа и недостаточная блокировка хвоста m. corrugator слева, подвижность лобной же мышцы в нижних отделах слева сохранена. В данном случае могла быть нарушена техника инъекций в виде неправильно подобранной дозы ботулотоксина, точек его введения. Всё это привело к нависанию кожной складки верхнего века справа и к подъему головки и тела брови слева. Частично скорректировать данное осложнение возможно следующим способом: ввести в указанных точках слева высококонцентрированный раствор ботулотоксина в дозе 2–2,5 Ед (500 Ед токсин) интрадермально, с направлением иглы вверх, а также использовать местную восстанавливающую терапию в области лобной мышцы справа.
Пациентка 4. На фото 4.1 пациентка до введения ботулинического токсина в m. mentalis. С целью коррекции подбородочной морщины был введён ботулотоксин в суммарной дозе 8 Ед (500 Ед токсин) накостно в область подбородка. Однако через две недели после коррекции мы можем наблюдать изменение формы подбородка [Фото 4.2]. Данное осложнение связано с нарушением глубины инъекции и неравномерной блокировкой m. mentalis. В нижних отделах данная мышца корректируется глубоко накостно, в верхних же отделах инъекции должны проводиться поверхностно. У пациентки 4 данное правило было нарушено, в результате чего получилось осложнение в виде «лопатообразного» подбородка.
Скорректировать его можно поверхностным введением небольших доз (0,5–1 Ед на вкол) ботулотоксина в верхних отделах подбородка из 3–4 точек.
Пациентка 5. Через девять дней после инъекций ботулотоксина в m. depressor anguli oris с целью поднятия уголков губ пациентка стала отмечать асимметрию при открывании рта. В данной ситуации ботулотоксин был введён на бoльшую, чем необходимо, глубину, в результате чего заблокировались волокна глубже расположенной m. depressor labii inferioris, что привело к её релаксации и неравномерному подъёму губы справа.
В данной ситуации ботулотоксин был введён на бoльшую, чем необходимо, глубину, в результате чего заблокировались волокна глубже расположенной m. depressor labii inferioris, что привело к её релаксации и неравномерному подъёму губы справа.
Пациентке 6 были проведены инъекции в область m. depressor anguli oris с двух сторон в дозе по 3 Ед с каждой стороны. Ещё 3 Ед были введены в m. mentalis (100 Ед — ботулотоксин). Инъекции в m. platysma не проводились.
Спустя несколько дней мы наблюдаем асимметрию при широкой улыбке. Слева ботулотоксин оказал воздействие на m. depressor anguli oris, и уголок рта поднялся. О блокировке m. depressor anguli oris косвенно свидетельствует компенсаторный тяж m. platysma на левой стороне.
- M. depressor anguli oris и m. platysma работают в синергизме, и изолированное их отключение может приводить к активизации содружественной мышцы.
На правой же стороне лица доза ботулотоксина, вероятно, вместо m. depressor anguli oris была введена в m. platysma, а m. depressor anguli oris не подвергся блокировке. Для m. platysma доза в 3 Ед ботулотоксина является незначительной, поэтому мы не наблюдаем никакого эффекта, но можем видеть активный левый m. Depressor anguli oris, который продолжает тянуть угол рта вниз.
platysma, а m. depressor anguli oris не подвергся блокировке. Для m. platysma доза в 3 Ед ботулотоксина является незначительной, поэтому мы не наблюдаем никакого эффекта, но можем видеть активный левый m. Depressor anguli oris, который продолжает тянуть угол рта вниз.
Тактика врача в таком случае — обязательно ждать 2–3 недели. Возможно, волокна мышц неравномерно подверглись блокировке и результат введения ботулотоксина поменяется. Если картина останется прежней, необходимо провести инъекции ботулотоксина в аналогичной дозе в m. depressor anguli oris слева, а также инъекции в тяжи m. platysma — для профилактики усиления тяжей.
Ложные осложнения
Осложнения, которые не являются непосредственным следствием воздействия ботулотоксина на конкретную мышцу. К ложным осложнениям я отношу так называемые «компенсаторные проявления» и отёки:
- компенсаторные морщины связаны с перераспределением тонуса в конкретной мышце,
- компенсаторная мимика связана с блокировкой отдельных групп мышц и появлением мимической активности в других зонах, где раньше она не была характерна, компенсаторные гипертрофии связаны с блокировкой мышц, при которой начинают гипертрофироваться содружественные мышцы, возлагая на себя функцию заблокированных,
- отёчность — мимические мышцы при сокращении способствуют «выталкиванию» жидкости из тканей в лимфатические капилляры, улучшая тем самым лимфоотток.
 Избыточная блокировка мышц приводит к ухудшению лимфооттока и формированию пастозности.
Избыточная блокировка мышц приводит к ухудшению лимфооттока и формированию пастозности.
Все «компенсаторные проявления» можно успешно скорректировать дополнительным введением ботулотоксина, но более оправданно предусмотреть их появление во время основной процедуры, выполнив профилактические инъекции.
Компенсаторные морщины: у пациентки 7 [Фото 7.1] через шесть дней после инъекций ботулотоксина в область лба и межбровья появились небольшие морщины над бровями [Фото 7.2]. Коррекция подразумевает интрадермальное введение ботулотоксина в дозе 1–1,5 Ед (500 Ед на вкол). Необходимо выждать 2–3 недели после основной процедуры перед коррекцией.
Компенсаторная мимика: у пациента 8 [Фото 8.1] после инъекций в область m. orbicularis oculis при улыбке стали проявляться морщины в области спинки носа [Фото 8.2], хотя раньше данное мимическое движение не было характерно. Коррекция подразумевает инъекции ботулинического токсина в m. nasalis.
Компенсаторная гипертрофия: у пациентки 9 через 12 дней после инъекций в жевательные мышцы (профилактических инъекций в m. temporalis не проводилось) резко очертились и увеличились височные мышцы. Пациентка нуждается в дополнительном введении ботулотоксина в височные мышцы.
Отёки: у пациентки 10 через восемь дней после инъекций ботулотоксина в круговую мышцу глаза с целью коррекции «гусиных лапок» появились выраженные отёки в области малярных мешков [Фото 10.1]. Была назначена противоотёчная терапия по схеме 2, на фото 10.2 мы можем видеть пациентку через неделю после начала терапии.
Противоотёчную терапию при пастозности лица после инъекций ботулинического нейропротеина можно вести так:
- инъекции препаратов, стимулирующих лимфодренаж согласно разметке [Рис. 1 и 2], учитывая пути лимфооттока к местам расположения региональных лимфоузлов. В качестве препаратов могут быть использованы лимфодренажные коктейли, комбинированные препараты с сукцинатом натрия, пептидные препараты, рутин-мелилото,
- ограничение употребления соли в пищу и питьевой режим,
- микротоковая терапия ежедневно,
- лимфодренажный массаж.

Ложные осложнения легче поддаются коррекции, чем истинные, и часто проходят самостоятельно.
Заключение
Мы видим, что осложнений после проведения инъекций ботулотоксина с целью коррекции возрастных изменений может быть много и все они разные и нередко коварные. Однако непрерывное совершенствование знаний в области анатомии, физиологии и фармакокинетики действия ботулотоксина даёт нам силу и умение владеть этим уникальным инструментом, который в руках истинного профессионала способен творить чудеса!
Автор: Анастасия Машкина, врач-косметолог, дерматовенеролог, сертифицированный тренер, Москва.
Журнал: Облик. Esthetic guide №2(30)
О медикаментозной терапии заболеваний сетчатки (anti-VEGF терапии)
Что такое сетчатка и макула?
Сетчатка — это задняя часть глаза, которая позволяет нам видеть. Сетчатка является сложной тканью, состоящей из нейронов и является своеобразным аналогом пленочного или цифрового фотоаппарата. Свет, попадая на сетчатку, проходит через зрачок и фокусируется в центральной ее области, макуле, которая отвечает за центральное зрение.
Свет, попадая на сетчатку, проходит через зрачок и фокусируется в центральной ее области, макуле, которая отвечает за центральное зрение.
Что такое анти-VEGF препарат/лекарство и при каких заболеваниях их чаще всего используют?
VEGF — это сокращенное название белка, название которого расшифровывается как сосудистый эндотелиальный фактор роста. Он производится в организме при различных заболеваниях сетчатки и приводит к росту вредных аномальных сосудов. Препараты анти-VEGF, как видно из названия, действуют против этого фактора и предотвращают дальнейшее прогрессирование заболевания. Разработка и их активное внедрение в 2006 г. в клиническую практику считается одним из значимых достижений в медицинской науке за последние десятилетия.
Офтальмологи часто применяют эти препараты при следующих заболеваниях сетчатки:
Что такое интравитреальная инъекция и почему она лучше, чем глазные капли?
Интравитреальная инъекция — это укол, при котором лекарство вводится непосредственно внутрь глаза (в стекловидное тело). Обычные глазные капли не могут адекватно воздействовать на процессы в сетчатке, т. к. не проникают в нее в достаточной мере. Сетчатка является труднодоступной областью для лекарств, поэтому используемый препарат для лечения не достигнет сетчатки, если его не ввести непосредственно внутрь глазного яблока.
Обычные глазные капли не могут адекватно воздействовать на процессы в сетчатке, т. к. не проникают в нее в достаточной мере. Сетчатка является труднодоступной областью для лекарств, поэтому используемый препарат для лечения не достигнет сетчатки, если его не ввести непосредственно внутрь глазного яблока.
В чем разница между субконъюнктивальной инъекцией и интравитреальной?
Как было описано выше, интравитреальная инъекция — это укол непосредственно внутрь глаза. Субконъюнктивальная инъекция делается лишь под наружную тонкую оболочку глаза, которая покрывает склеру (видимую белую часть глаза). При этом лекарство в сетчатку не попадает.
Является ли интравитреальная инъекция болезненной процедурой? Какие будут ощущения после инъекции?
Большинство пациентов не испытывают какой-либо боли при интравитреальных инъекциях, т. к. перед самой процедурой закапывают капли с анестетиком и делают анестезирующий укол. Чаще случается так, что большинство пациентов даже не успевают понять, что инъекцию им уже сделали. Однако после того, как эффект от анестезии проходит, вы можете почувствовать жжение или легкую боль, которая вызвана закапыванием мощного антисептика до и после инъекции.
Однако после того, как эффект от анестезии проходит, вы можете почувствовать жжение или легкую боль, которая вызвана закапыванием мощного антисептика до и после инъекции.
Какие побочные эффекты могут быть у анти-VEGF препаратов и интравитреальных инъекций?
После интравитреальной инъекции возможна легкая боль, покраснение глаза (кровоизлияние в месте укола), жжение и слезотечение (особенно после проходящего эффекта анестезии). Также возможны повышенная чувствительность к свету, ощущение инородного тела и плавающие помутнения. Эти побочные эффекты носят временный характер, не требуют какого-либо лечения или вмешательства и проходят самостоятельно в течение нескольких часов или дней. Серьёзные осложнения при интравитреальной инъекции крайне редки.
Что представляет из себя препарат «Луцентис»?
«Луцентис» — это самый распространенный и официально зарегистрированный для внутриглазного введения анти-VEGF препарат. Он блокирует белок VEGF и тем самым останавливает дальнейший рост новообразованных сосудов. Другое его название — ранибизумаб.
Другое его название — ранибизумаб.
Что представляет из себя препарат «Эйлеа»?
«Эйлеа» — это еще один анти-VEGF препарат, механизм которого несколько отличается от «Луцентиса». Он является своеобразной ловушкой для рецепторов VEGF и связывается с ними с большей эффективностью. Другое его название — афлиберцепт.
Сколько инъекций понадобиться сделать для полного излечения?
Количество инъекций при разных заболеваниях отличаются. Некоторым пациентам требуется ограниченное их количество, другим требуется постоянное лечение в течение долгого времени, т. к. все препараты, вводимые внутрь глаза, прекращают свое действие в течение 1–2 месяцев. Если предстоит длительная терапия, то большинство врачей придерживаются схемы лечения с постепенным продлением интервала между инъекциями (как правило, каждый раз он продлевается минимум на 2 недели). Если какой-либо интервал приводит к рецидиву заболевания, то интервал лечения сокращается. При такой схеме у некоторых пациентов на 2-м или 3-м году возможно прекращение лечения или долгие интервалы без инъекций.
Люди в преклонном возрасте тоже должны придерживаться подобных схем лечения инъекциями с интервалом в 4 недели или более?
Интравитреальные инъекции обладают определенным временным эффектом, поэтому без правильной схемы лечения многие пациенты могут продолжать терять центральное зрение. При правильной схеме лечения центральное зрение обычно удается сохранить. Когда человек обладает достаточным центральным зрением хотя бы на одном глазу, это позволяет быть ему более независимым в повседневной и бытовой жизни. Поэтому обычно врачи рекомендует лечиться всем независимо от возраста.
Через какое время после лечения мое зрение улучшиться?
Среди тех пациентов, которым было начато лечение, улучшить зрение удается далеко не всем. Это происходит из-за того, что чаще всего структура сетчатки в начале лечения уже имеет необратимые повреждения. Однако проводимое лечение существенно снижает риск дальнейшей потери зрения. Как правило, большинство пациентов все равно сообщают о субъективном положительном эффекте в виде уменьшения искажений и/или уменьшении пятен, мешающих видеть. Около 15–20% пациентов, у которых имеются более высокие зрительные функции до начала лечения, имеют хороший шанс улучшить свое зрение, однако для этого требуется начать лечение как можно раньше (в течение 2–3 недель после начала симптомов).
Около 15–20% пациентов, у которых имеются более высокие зрительные функции до начала лечения, имеют хороший шанс улучшить свое зрение, однако для этого требуется начать лечение как можно раньше (в течение 2–3 недель после начала симптомов).
Что делать, если лечение идет по правильной схеме, но не помогает? Можно ли будет заменить начатое лечение другим препаратом или дополнить другими методами?
Начальный курс лечения, который нужен для стабилизации состояния, может занять от 3 до 6 месяцев. Кроме того, есть несколько препаратов для лечения того или иного заболевания сетчатки. Если один препарат не помогает, то оправданным считается его замена на другой (например, «Луцентис» на «Эйлеа»). В большинстве случаев интравитреальные инъекции этих препаратов являются самым безопасным и эффективным методом лечения. Для некоторых заболеваний (особенно для диабетической ретинопатии и окклюзий вен сетчатки) лечение может быть дополнено лазерной коагуляцией.
Может ли лечение интравитреальными инъекциями в течение долгого времени причинить какой-либо вред?
Лечение интравитреальными инъекциями активно используется во всем мире с 2006 года. Некоторые пациенты с того времени получили несколько десятков инъекций, которые привели к окончательной стабилизации заболевания и не дали каких-либо серьёзных побочных эффектов. Каждый год в мире продолжают делать десятки миллионов интравитреальных инъекций. Иглы, которые используются для инъекции, крайне малы и не приводят к травматизации и рубцеванию. У 10% пациентов, которые получают длительную терапию инъекциями, в долгосрочной перспективе может быть повышено внутриглазное давление и существовать риск перехода заболевания в атрофическую форму. Однако эти риски являются незначительными с учетом той пользы, которую привносит данная терапия в лечение заболеваний сетчатки.
Некоторые пациенты с того времени получили несколько десятков инъекций, которые привели к окончательной стабилизации заболевания и не дали каких-либо серьёзных побочных эффектов. Каждый год в мире продолжают делать десятки миллионов интравитреальных инъекций. Иглы, которые используются для инъекции, крайне малы и не приводят к травматизации и рубцеванию. У 10% пациентов, которые получают длительную терапию инъекциями, в долгосрочной перспективе может быть повышено внутриглазное давление и существовать риск перехода заболевания в атрофическую форму. Однако эти риски являются незначительными с учетом той пользы, которую привносит данная терапия в лечение заболеваний сетчатки.
Что нужно делать, если я пропустил одну инъекцию препарата?
Поговорите со своим лечащим врачом о вашем индивидуальном графике инъекций и старайтесь его придерживаться. Пропуск в несколько дней не будет иметь серьёзного значения. Однако если же вы пропустили запланированную инъекцию на неделю и более, позвоните в клинику и поговорите со специалистом о скором возобновлении лечения.
Памятка пациенту, получающему лечение препаратом ЛУЦЕНТИС
ПРЕПАРАТОМ ЛУЦЕНТИС И ДРУГИМИ ИНТРАВИТРЕАЛЬНЫМИ ИНЪЕКЦИЯМИ
Препараты: «Луцентис», «Эйлиа» («Афлиберцепт»), «Озурдекс».
Вам предстоит микрохирургическая операция, которая заключается во введении лекарственного вещества в стекловидное тело (внутрь глаза). Сама по себе процедура быстрая и безболезненная. Проводится она под местной анестезией (глазные капли).
В день операции вам еще раз проверят зрение, измерят внутриглазное и артериальное давление, закапают капли. После введения лекарственного препарата вам измерят внутриглазное давление, при необходимости хирург снова осмотрит глазное дно. Общее время пребывания в клинике в день операции 1,5—2 часа. Выданные после операции капли («Сигницеф» или «Флоксал») необходимо закапывать 4 раза в день в оперированный глаз на протяжении 5 дней, включая день операции. После операции в течение суток не рекомендуется тереть глаз, в который вводили препарат. На глаз будет наклеена повязка, которую можно будет снять дома. Даты последующих визитов назначаются хирургом индивидуально. В стоимость лечения глаз интравитреальными инъекциями входит:
На глаз будет наклеена повязка, которую можно будет снять дома. Даты последующих визитов назначаются хирургом индивидуально. В стоимость лечения глаз интравитреальными инъекциями входит:
- предоперационный осмотр хирурга,
- операция – интравитреальное введение «Луцентис», «Афлиберцепт» или «Озурдекс»,
- послеоперационный осмотр хирурга,
- оптическая когерентная томография и осмотр хирурга в период между инъекциями по назначению врача.
Вы должны знать:
- «Луцентис» и «Афлиберцепт» используют для подавления роста патологических новообразованных сосудов в сетчатке и других тканях глаза, которые являются причиной снижения зрения. «Озурдекс» положительно воздействует на состояние центральных отделов сетчатки после перенесенного тромбоза вен сетчатки, при лечении диабетической ретинопатии.
- Эффект от введения препарата проявляется уже в ближайшие часы после его введения и продолжается в среднем в течение месяца («Луцентис») или 2 месяцев («Афлиберцепт»).

- «Луцентис», «Афлиберцепт» и «Озурдекс» являются высокоспецифичными препаратами, что обусловливает их эффективность и объясняет высокую стоимость.
- Эффективность данного лечения доказана масштабными исследованиями, проведенными в медицинских центрах США и Европы. Его применение на сегодняшний день является новым «золотым» стандартом лечения дистрофии глаза, влажной возрастной макулодистрофии, диабетической ретинопатии, тромбозов вен сетчатки, осложненной миопии и ряда других заболеваний сетчатки.
- Введение препаратов не проводится на фоне обострения хронических воспалительных заболеваний, нестабилизированного артериального давления и сахара крови.
- Препарат не вводят сразу в оба глаза.
- Если вы используете капли для снижения внутриглазного давления, продолжайте капать их в день операции и после нее в прежнем режиме.
- Курс составляет от 1 до 3 инъекций препаратов с интервалом в один—два месяца, допустимо чередование «Луцентис» и «Афлиберцепт» после разрешения хирурга.

- После инъекции в крайне редких случаях развивается эндофтальмит (внутриглазное воспаление), повышается внутриглазное давление, возможна отслойка сетчатки.
- При появлении любых неприятных ощущений, изменении зрения, боли в глазу, покраснении, необходимо показаться лечащему хирургу без предварительной записи!
- Беременность является противопоказанием для лечения препаратами «Луцентис» или «Афлиберцепт». Применение «Озурдэкс» во время беременности разрешено.
Внутриглазные инъекции | Silmalaser
Во внутриглазных инъекциях могут нуждаться пациенты с отеком желтого пятна (макулы) или с неоваскуляризацией, обусловленной влажной формой возрастной макулярной дегенерации, сахарным диабетом, тромбозом вены сетчатки или некоторыми другими глазными заболеваниями.
В ходе процедуры внутриглазной инъекции в глаз водят лекарство, которое действует против отека и образования новых кровеносных сосудов, уменьшая в глазах количество веществ, вызывающих вышеупомянутые изменения.
Часто требуется повторное проведение внутриглазной инъекции, поскольку после прекращения действия лекарства макулярный отек и неоваскуляризация возобновляются и зрение ухудшается. Мониторинг наличия отека можно проводить с помощью исследования OCT (оптическая когерентная томография). Сетчатка глаза фотографируется послойно, что позволяет очень точно оценить состояние сетчатки и наличие отека. Проведение исследования занимает примерно 5 минут и не требует какой-либо предварительной подготовки пациента.
В зависимости от глазного заболевания, вызвавшего снижение зрения, в качестве лекарства для внутриглазных инъекций применяют анти-VEGF лекарства (лекарства против фактора роста эндотелия (внутренней стенки) кровеносных сосудов) или синтетические кортикостероидные препараты. Изредка требуется применение комбинации обоих лекарств.
Во всех проведенных исследованиях анти-VEGF лекарство продемонстрировало свою эффективность. Для лечения можно использовать несколько схожих препаратов.
Луцентис (Lucentis) – зарегистрированное глазное лекарство. Действующим веществом луцентиса является ранибицумаб, который представляет собой фрагмент гуманизированного рекомбинантного моноклонального антитела (определенный белок), который направлен против человеческого фактора роста васкулярного эндотелия (VEGF). Уровень VEGF у пациентов с вышеназванными заболеваниями высок. Блокирование фактора уменьшает рост новых сосудов и снижает макулярный отек.
Авастин (Avastin), действующее вещество которого бевацизумаб также является моноклональным антителом (определенный белок), который узнает имеющуюся в отдельных клетках или в крови специфическую структуру (антиген) и связывается с ним. Бевацизумаб связывается с фактором роста васкулярного эндотелия (VEGF). VEGF имеющийся в кровообращении фактор, который способствует росту кровеносных сосудов. Связываясь с VEGF, авастин блокирует действие фактора и тормозит рост новых кровеносных сосудов (неоваскуляризацию).
На данный момент авастин в Эстонии в качестве глазного лекарства не зарегистрирован. Однако лекарство применяется уже более 7 лет, и результаты лечения во всех проведенных исследованиях хорошие. Лекарство применяется в виде т.н. препарата «off label» – это означает, что лекарство в медицине применяется, но в качестве глазного лекарства препарат не зарегистрирован. Также доказаны эффективность и достаточная безопасность лекарства. Лекарство можно использовать, если пациент об этом предварительно проинформирован и дал свое согласие на применение лекарства.
Эйлеа (Eylea) – зарегистрированное глазное лекарство, действующее вещество которого, афлиберцепт, является рекомбинантным слитым белком, который связывается с фактором роста эндотелия кровеносных сосудов (VEGF) и с плацентарным фактором роста (PIGF). В результате этого в глазу затормаживается процесс неоваскуляризации, и отек желтого пятна (макулы) уменьшается.
Из синтетических кортикостероидов для внутриглазных инъекций применяются озурдекс (Ozurdex) и кеналог (Kenalog).
Кеналог, действующее вещество которого триамцинолон – синтетический кортикостероид, обладающий сильным противовоспалительным действием. В незначительной степени лекарство также обладает анти-VEGF действием. Применяются растворы различной силы. Применяют, в основном, в случае обширного макулярного отека. Триамцинолон может вызывать повышение внутриглазного давления и развитие катаракты. Обычно для нормализации внутриглазного давления достаточно применения глазных капель, снижающих внутриглазное давление. Кеналог не зарегистрирован в качестве глазного лекарства. Во всех проведенных исследованиях действие лекарства было эффективным.
Озурдекс, действующее вещество которого, дексаметазон, – синтетический кортикостероид, обладающий сильным противовоспалительным действием и в незначительной мере также анти-VEGF действием. Озурдекс – зарегистрированное глазное лекарство, которое применяют, главным образом, для снижения макулярного отека, обусловленного венозным тромбозом, и макулярного отека, вызванного внутриглазным воспалением. Последние исследования показывают, что лекарство можно успешно применять и в лечении макулярного отека, вызванного сахарным диабетом. Побочные действия лекарства: повышение внутриглазного давления и развитие катаракты, однако эти побочные действия менее выражены, чем в случае применения кеналога.
Последние исследования показывают, что лекарство можно успешно применять и в лечении макулярного отека, вызванного сахарным диабетом. Побочные действия лекарства: повышение внутриглазного давления и развитие катаракты, однако эти побочные действия менее выражены, чем в случае применения кеналога.
Процедура внутриглазных инъекций проводится глазным врачом в стерильных условиях операционной комнаты амбулаторно, стационарное лечение для этого не требуется. Зрачок расширяют с помощью соответствующих глазных капель, действие которых наступает в течение 20-30 минут. Сама процедура безболезненна, для обезболивания глаза применяют обезболивающие глазные капли. Необходимое количество лекарства вводится через сверхтонкую иглу шприца вовнутрь глаза в полость стекловидного тела. Сразу после инъекции в глаз закапывают глазные капли с антибактериальным действием. Дома нужно в течение недели применять противовоспалительные глазные капли. После процедуры Ваша острота зрения нарушена на срок до 12 часов.
После внутриглазной инъекции может появиться незначительное покраснение и раздражение глаза. Все эти симптомы пройдут в течение нескольких дней. Часто перед глазами могут возникать черные пятна и точки. Это обусловлено помутнением стекловидного тела и не опасно.
Еще возможны следующие сопутствующие инъекциям осложнения:
- сильное воспаление глаза (эндофтальмит)
- разрыв и отслоение сетчатки
- кровоизлияние в стекловидное тело глаза
- механическое повреждение хрусталика
- повышение внутриглазного давления
Эти осложнения нужно лечить с помощью дополнительных процедур и операций. Если глаз начнет болеть, или зрение начнет резко ухудшаться, необходимо немедленно обратиться к глазному врачу.
Наполнители мягких тканей: предотвращение и лечение осложнений
Авторы: Дженис Ляо, доктор медицины, Майкл Эрлих, доктор медицины, и Джули Энн Вудворд, доктор медицины
Отредактировали Шарон Фекрат, доктор медицины, и Ингрид У. Скотт, доктор медицины, магистр здравоохранения
Скотт, доктор медицины, магистр здравоохранения
Скачать PDF
Инъекционные филлеры для мягких тканей в последние годы становятся все более популярным вариантом для омоложения лица. Их рост популярности был обусловлен рядом факторов, в том числе их минимально инвазивным характером.
Лечащий врач должен иметь в виду, что существует вероятность осложнений, особенно в руках новичка. К счастью, большинство осложнений незначительны и преходящи по своей природе, хотя пациент может счесть их эстетически неприемлемыми и неприемлемыми. Серьезные осложнения случаются редко, но они могут привести к необратимым уродливым повреждениям.
ОСЛОЖНЕНИЯ. Пациент с видимыми узелками после инъекции наполнителя мягких тканей, до (1A) и после (1B) инъекции гиалуронидазы для растворения узелков. |
Предварительное планирование
Осложнения лучше всего предотвратить при тщательном планировании. Глубокое знание анатомии лица и конкретных характеристик каждого наполнителя имеет решающее значение. Кроме того, управление ожиданиями пациентов является важным элементом предварительной подготовки к лечению.
Глубокое знание анатомии лица и конкретных характеристик каждого наполнителя имеет решающее значение. Кроме того, управление ожиданиями пациентов является важным элементом предварительной подготовки к лечению.
Анатомия. Толщина кожи варьируется в зависимости от области лица, что влияет на оптимальную глубину инъекции. Кроме того, такие области, как глабеллярная область, имеют минимальное коллатеральное кровообращение и подвергаются повышенному риску сосудистого нарушения при чрезмерном объеме инъекции.
Выбор наполнителя. Подходящая глубина укладки зависит от выбранного продукта и сильно влияет на конечный результат. В порядке глубины следует вводить средние продукты гиалуроновой кислоты (Restylane, Juvederm, Perlane) в более глубокие слои дермы, гидроксиапатит кальция (Radiesse) на дермо-подкожной границе и поли-L-молочную кислоту (Sculptra) в жир ниже дерма. Слишком поверхностное введение инъекции может привести к образованию узелков и неровной поверхности; поэтому обычно предпочтительнее ошибаться на более глубокой стороне.
Ожидания пациентов. Перед лечением врач должен уточнить цели и ожидания пациента как в отношении самой процедуры, так и в отношении последующих результатов, а пациенту следует дать возможность определить желаемые области лечения с помощью зеркала. Стандартные фотографии до и после процедуры должны быть сделаны для документации.
Информированное согласие. Важно получить информированное согласие; это должно охватывать обсуждение потенциальных побочных эффектов (наиболее частые последствия включают отек, синяк и болезненность) и все детали послеоперационного ухода.
Предоперационный скрининг. Пациент должен быть обследован на предмет любых медицинских проблем, которые могут повлиять на применение наполнителя, 1 , таких как фармакологические или патологические нарушения свертывания крови, предыдущие эпизоды блуждающего нерва и судороги в анамнезе. 2
ИНФЕКЦИЯ. |
Осложнения: раннее начало
Осложнения с ранним началом — это те, которые возникают в течение первых двух недель после инъекции.
Незначительные осложнения. Хотя большинства незначительных ранних осложнений можно избежать с помощью правильной техники инъекции и выбора наполнителя, даже самый опытный инъектор может вызвать синяки и отек, что пациент может счесть социальным неудобством. Поэтому в отношениях между врачом и пациентом крайне важно, чтобы врач обсудил все возможные незначительные осложнения и их влияние на время инъекции.(Например, некоторые врачи отговаривают пациентов планировать инъекции в течение двух недель до важных общественных мероприятий.)
Синяки и отеки. Это можно ограничить, избегая видимых сосудов во время инъекции. В этой практике может помочь натяжение кожи в хорошо освещенной комнате, и ассистент должен следить за развитием экхимоза. После сеанса пациенту следует приложить пакет со льдом на 15 минут. Пациентам нет необходимости прекращать прием препаратов для разжижения крови, если перед процедурой они получили надлежащую консультацию относительно повышенного риска образования синяков.
После сеанса пациенту следует приложить пакет со льдом на 15 минут. Пациентам нет необходимости прекращать прием препаратов для разжижения крови, если перед процедурой они получили надлежащую консультацию относительно повышенного риска образования синяков.
Если экхимоз все же развивается, его можно уменьшить с помощью сосудистых лазеров или систем доставки интенсивного импульсного света, нацеленных на красную длину волны. Некоторые врачи предлагают использовать 20-процентный гель Arnica montana для лечения синяков. 1
Отек возникает как из-за воспалительного воздействия самой инъекции, так и из-за увеличения объема наполнителя. Кроме того, некоторые наполнители могут увеличить риск отека. Например, многие врачи избегают применения препарата Ювидерм в периокулярной области, поскольку его гидрофильность может привести к значительному притяжению жидкости и периокулярному отеку.
Дискомфорт. Дискомфорт и болезненность при инъекции могут быть значительным источником беспокойства пациента, особенно для первого пациента. Мы предлагаем каждому пациенту 5-процентный крем с лидокаином и прилокаином или 2-процентную инъекцию лидокаина в подглазничный нерв за 15 минут до инъекции наполнителя. Некоторые врачи помещают пакет со льдом непосредственно над предполагаемым местом инъекции на 30 секунд перед инъекцией. Кроме того, и врач, и ассистент могут обеспечить «местное голосование», разговаривая с пациентом и предлагая комфортный физический контакт, например, держась за руку.
Мы предлагаем каждому пациенту 5-процентный крем с лидокаином и прилокаином или 2-процентную инъекцию лидокаина в подглазничный нерв за 15 минут до инъекции наполнителя. Некоторые врачи помещают пакет со льдом непосредственно над предполагаемым местом инъекции на 30 секунд перед инъекцией. Кроме того, и врач, и ассистент могут обеспечить «местное голосование», разговаривая с пациентом и предлагая комфортный физический контакт, например, держась за руку.
Если пациенты испытывают незначительную боль, болезненность и / или головную боль после инъекции филлера, им следует посоветовать использовать ацетаминофен в день лечения и избегать приема НПВП и аспирина в течение одной недели, так как они могут способствовать дальнейшему появлению синяков. Непосредственный дискомфорт после инъекции не должен игнорироваться персоналом или врачом, так как он может указывать на более серьезную проблему.
Серьезные осложнения. Ухудшение внешнего вида пациента после инъекции наполнителя будет расценено пациентом как серьезное осложнение и должно быть устранено незамедлительно. Одним из больших преимуществ наполнителей гиалуроновой кислоты является то, что они могут быть растворены путем инъекции гиалуронидазы (рис. 1A, 1B). 2 Хирург должен ввести 0,2 мл гиалуронидазы и попросить пациента помассировать пораженный участок, а затем повторно проверить пациента через 30 минут, чтобы убедиться, что он или она довольны результатом. При необходимости гиалуронидазу можно вводить несколько раз, и ее можно использовать в течение предполагаемого срока действия наполнителя.
Одним из больших преимуществ наполнителей гиалуроновой кислоты является то, что они могут быть растворены путем инъекции гиалуронидазы (рис. 1A, 1B). 2 Хирург должен ввести 0,2 мл гиалуронидазы и попросить пациента помассировать пораженный участок, а затем повторно проверить пациента через 30 минут, чтобы убедиться, что он или она довольны результатом. При необходимости гиалуронидазу можно вводить несколько раз, и ее можно использовать в течение предполагаемого срока действия наполнителя.
Узелки. Хотя пациенты обычно могут прощупывать наполнитель после инъекции, врач должен беспокоиться о красных, болезненных или нежных узелках. Эти признаки могут указывать на наличие инфекции, и их следует посев, если они колеблются (рис. 2). Пациенту следует назначить эмпирические пероральные антибиотики и повторно обследовать его в течение 48 часов.
Сосудистый компромисс. Это наиболее опасное раннее осложнение. Правильная техника инъекции, выбор места инъекции и выбор наполнителя могут ограничить риск сосудистых нарушений.Особому риску подвержена глабеллярная область, учитывая ее непредсказуемую анатомию сосудов. 2,3 Как артериальная эмболизация, так и венозная обструкция крайне редки; Однако каждый офис должен быть готов к такому событию.
Правильная техника инъекции, выбор места инъекции и выбор наполнителя могут ограничить риск сосудистых нарушений.Особому риску подвержена глабеллярная область, учитывая ее непредсказуемую анатомию сосудов. 2,3 Как артериальная эмболизация, так и венозная обструкция крайне редки; Однако каждый офис должен быть готов к такому событию.
Симптомы могут варьироваться от сильной боли с географическим изменением цвета до устойчивой тупой боли. 3 Любое беспокойство, высказанное пациентом или персоналом, следует отнестись серьезно и быстро устранить. Следует помассировать проблемную область и произвести аспирацию. 3 Гиалуронидазу можно вводить, если использовался наполнитель на основе гиалуроновой кислоты. 2,3 Теплые компрессы и 2-процентная паста нитроглицерина могут применяться для помощи в расширении сосудов. 2,3 Следует избегать льда. Пероральный преднизон также следует рассматривать, если считается, что отек сдавливает сосуд. Пациента следует наблюдать ежедневно, пока не будет отмечено значительное улучшение, и при необходимости направить его для получения второго мнения.
Пациента следует наблюдать ежедневно, пока не будет отмечено значительное улучшение, и при необходимости направить его для получения второго мнения.
TYNDALL EFFECT. Мука в воде, демонстрирующая эффект Тиндаля. Частицы в коллоиде или мелкой суспензии рассеивают, отражают синий свет и пропускают красный свет, в результате чего они кажутся синими. |
Осложнения: отсроченное начало
Осложнения с отсроченным началом — это те, которые возникают после первых двух недель после инъекции.
Незначительные осложнения. Наиболее частыми осложнениями этой категории являются остаточный пальпируемый или видимый материал, побледнение, узелки и реакции гиперчувствительности.
Неровности, побледнение и узелки. Если впрыснутый материал размещен слишком поверхностно или в чрезмерном количестве, это может привести к появлению видимых неровностей или побледнению / изменению цвета окружающей области.
Неровности иногда могут казаться голубоватыми из-за дифференциального рассеяния света, известного как эффект Тиндаля (рис. 3). 3 Подглазничная область особенно подвержена этому осложнению из-за тонкой кожи в этой области. В некоторых случаях это обесцвечивание может сохраняться дольше эффективного срока действия самого наполнителя.
Даже если это не заметно визуально, материал может сохраняться в виде пальпируемых комков. Это более вероятно, если наполнители средней массы вводятся в сосочковый эпидермис или дерму. Области повышенного риска включают носо-югальные складки, спинку носа, губы, тонкие периорбитальные и периоральные линии и слезные желоба. Чтобы свести к минимуму это явление, важно делать инъекцию только в среднюю часть дермы или глубже и снимать давление на депрессор шприца при извлечении иглы.
Если во время инъекции происходит побледнение, немедленный твердый массаж может устранить обесцвечивание, хотя необходимо исключить сосудистые нарушения. Варианты лечения эффекта Тиндаля и пальпируемых, но невидимых узелков включают попытку аспирации, внутриочаговую инъекцию стероидов, массаж, дермабразию, пункцию и экспрессию, пероральный аллопуринол, инъекционную гиалуронидазу, 1 или хирургическое удаление. Лазер 1064 нм с модуляцией добротности также успешно использовался для уменьшения эффекта Тиндаля. 4 Большинство практиков предпочитают инъекции гиалуронидазы.
Варианты лечения эффекта Тиндаля и пальпируемых, но невидимых узелков включают попытку аспирации, внутриочаговую инъекцию стероидов, массаж, дермабразию, пункцию и экспрессию, пероральный аллопуринол, инъекционную гиалуронидазу, 1 или хирургическое удаление. Лазер 1064 нм с модуляцией добротности также успешно использовался для уменьшения эффекта Тиндаля. 4 Большинство практиков предпочитают инъекции гиалуронидазы.
Реакции гиперчувствительности. Это редкость, и FDA больше не требует тестирования на аллергию для одобренных наполнителей.Такая реакция должна побудить к обращению к аллергологу или ревматологу для аллергии или аутоиммунного обследования.
Серьезные осложнения. Более серьезные осложнения включают миграцию наполнителя, образование гранулемы и инфекцию. 3
Миграция. Наиболее вероятно, что это происходит с небиоразлагаемыми наполнителями, но также сообщалось о гидроксиапатите кальция длительного действия, особенно в губах. Миграция может вызвать дискомфорт.Лечение путем репозиции или иссечения может быть затруднено.
Миграция может вызвать дискомфорт.Лечение путем репозиции или иссечения может быть затруднено.
Истинные гранулемы. Они редки и встречаются менее чем в 0,1 процента случаев. 3 Формирование гранулемы обычно происходит в течение шести месяцев, но было сообщено уже через 15 месяцев после инъекции. Гранулемы чаще всего возникают после инъекции продуктов, которые не разлагаются полностью или разлагаются только частично. Были замешаны биопленки, агрегаты клеток, прикрепленные к живым или неживым материалам.
Стандартное лечение — пероральные или внутриочаговые стероиды. Последние требуют разумного использования, поскольку они связаны с локальной атрофией, эритемой и пигментными изменениями, а также с системными сосудистыми событиями. 3 Добавление 5-фторурацила к стероиду внутри очага поражения также рекомендуется для лечения гранулемы. 5 Было отмечено, что миноциклин уменьшает размер силиконовых гранулем. 4 Если эти методы лечения не дали результата, в крайнем случае можно попытаться удалить хирургическое вмешательство.
Отсроченное заражение. Это часто представляет собой болезненный, эритематозный, теплый узелок, который может колебаться. У пациента также могут развиться системные симптомы недомогания. Позднее обращение вызывает подозрение на наличие атипичных бактерий, особенно микобактерий. Следует начать эмпирическую антибиотикотерапию и отправить ткань или аспират на посев. 3 Если состояние пациента не улучшается через 48 часов, следует выполнить пункционную биопсию для культивирования, чтобы определить индивидуальный подход к антибактериальной терапии. 3
___________________________
1 Leu S et al. Br J Dermatol. 2010; 163 (3): 557-563.
2 Коэн Дж. Л., Браун MR. J Drugs Dermatol. 2009; 8 (1): 13-16.
3 Sclafani AP, Fagien S. Dermatol Surg. 2009; 35 (приложение 2): 1672-1680.
4 Hirsch RJ, Stier M. J Drugs Dermatol. 2008; 7 (9): 841-845.
5 Lemperle G et al. Plast Reconst Surg. 2006; 118 (3 доп.): 92С-107С.
Plast Reconst Surg. 2006; 118 (3 доп.): 92С-107С.
___________________________
Доктор Ляо — научный сотрудник по орбитальной и офтальмологической пластической хирургии в Медицинском колледже Висконсина в Милуоки; Доктор Эрлих — окулопластический хирург в отделении глазных врачей Дэнбери в Данбери, штат Коннектикут; и Д-р Вудворд. — руководитель службы окулопластической и реконструктивной хирургии в Duke Eye Center в Дареме, Северная Каролина. Ляо и Эрлих не сообщают о связанных финансовых интересах; Доктор Вудворд — спикер Inspire, Medicis и SkinCeuticals.
Есть жемчуг?Напишите статью о Жемчуге! Ophthalmic Pearls |
Эпидуральные инъекции кортикостероидов | Johns Hopkins Medicine
Что такое эпидуральная инъекция кортикостероидов?
Проще говоря, эпидуральная инъекция кортикостероидов (стероидов) — это способ быстрой доставки обезболивающего в организм с помощью шприца.
Лекарство вводится в эпидуральную область. Это наполненная жиром область, которая покрывает спинной мозг и защищает его и окружающие нервы от повреждений.
Иногда обезболивание бывает кратковременным. В других случаях преимущества сохраняются в течение некоторого времени.
Почему мне может понадобиться эпидуральная инъекция стероидов?
Если у вас сильная, трудно поддающаяся лечению боль в ногах или руках из-за воспаления спинномозговых нервов, то эпидуральная инъекция стероидов может быстро помочь вам.Часто нервные проходы от позвоночника к рукам или ногам сужаются, вызывая эту боль. Это сужение может вызвать воспаление спинномозговых нервов.
К этому сужению может быть добавлен ряд условий, в том числе:
- Грыжа межпозвоночных дисков
- «Проскальзывание» позвонков
- Кисты суставов
- Костные шпоры
- Утолщение связок позвоночника из-за артрита позвоночника
Инъекционные стероиды уменьшают воспаление и открывают эти проходы для облегчения боли.
Каковы риски эпидуральной инъекции стероидов?
Эпидуральная инъекция стероидов обычно не вызывает проблем. Если у вас есть побочные эффекты, они могут включать:
- «Промывание стероидами» или промывание лица и груди с теплом и повышением температуры в течение нескольких дней
- Проблемы со сном
- Беспокойство
- Менструальные изменения
- Удержание воды
- В редких случаях боль, которая действительно усиливается в течение нескольких дней после процедуры
Серьезные осложнения возникают редко, но могут включать:
- Аллергическая реакция
- Кровотечение
- Повреждение нерва
- Инфекция
- Паралич
Как мне подготовиться к эпидуральной инъекции стероидов?
Советы по подготовке включают следующее:
- Эпидуральная инъекция стероидов обычно проводится амбулаторно.Вас могут попросить переодеться в хирургический халат, чтобы облегчить процесс инъекции.

- Вы можете попросить легкое успокаивающее средство, но большинство людей получают только местный анестетик.
- Если у вас диабет, аллергия на контрастный краситель или некоторые другие заболевания, вам следует обсудить любые проблемы со своим врачом перед процедурой.
В зависимости от вашего состояния здоровья ваш лечащий врач может запросить другие конкретные действия.
Что происходит во время процедуры эпидуральной инъекции стероидов?
Эпидуральная инъекция стероидов — простая процедура:
- Ваш лечащий врач будет использовать рентгеновский аппарат, отображающий движущиеся изображения на экране, чтобы направлять иглу во время инъекции и следить за тем, чтобы игла находилась в правильном месте.
- Контрастный краситель вводится в это место, чтобы убедиться, что лекарство будет отправлено именно туда, куда нужно.
- Медицинский работник сам вводит стероидное лекарство, часто вместе с местным анестетиком, чтобы облегчить боль.

Что происходит после процедуры эпидуральной инъекции кортикостероидов?
После завершения процедуры вы можете вернуться домой. Обычно вы сможете вернуться к обычным занятиям на следующий день. Стероиды обычно начинают действовать в течение 1–3 дней. В некоторых случаях вам может потребоваться до недели, чтобы почувствовать преимущества.
Многие люди получают несколько месяцев облегчения боли и улучшения функций от инъекций. Если инъекция подействовала, ее можно повторить. Если у вас возникнут какие-либо побочные эффекты, обязательно обратитесь к врачу.
Если у вас нет обезболивающего, поговорите со своим врачом. Это может быть признаком того, что боль исходит не из спинномозговых нервов, а из другого места.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Каких результатов ожидать и что они означают
- Риски и преимущества теста или процедуры
- Возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых стоит подумать
- Когда и как вы получите результаты
- Кому позвонить после теста или процедуры, если у вас возникнут вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Понимание возможных осложнений эпидуральных инъекций стероидов
Практикующим врачам необходимо понимать и обучать своих пациентов в полном объеме
о потенциальных побочных эффектах, которые могут возникнуть при приеме эпидуральных стероидов.
Кортикостероиды являются общим компонентом почти всех терапевтических инъекций для снятия боли, которые проводят врачи. Независимо от того, используются ли они для инъекции в триггерную точку, выполняемой врачом первичной медико-санитарной помощи в офисе, или для точной эпидуральной инъекции в шейку матки, выполняемой под рентгеноскопическим контролем, стероиды стали одними из наиболее часто используемых инъекционных обезболивающих в Соединенных Штатах.
Несмотря на неоспоримый рост числа обезболивающих, мало было написано о потенциальных побочных эффектах введения стероидов в эпидуральное пространство.Фактически, многие ведущие учебники отводят лишь пару страниц изучению механизма действия глюкокортикоидов, а затем лишь кратко упоминают возможные побочные эффекты. 1 Это отсутствие понимания привело к тому, что многие практикующие врачи наивно рассматривали стероиды как доброкачественные препараты, не осознавая полностью широкий спектр потенциальных побочных эффектов, которые могут возникнуть при введении стероидов в эпидуральное пространство.
Несомненно, побочные эффекты от эпидуральных инъекций стероидов обычно не приводят к летальному исходу, но они могут вызывать серьезные осложнения и могут сильно сбивать с толку пациентов.Чтобы понять весь спектр осложнений, которые могут возникнуть при эпидуральном введении глюкокортикоидов, необходимо не только понимать технические / механические осложнения, возникающие при установке иглы, но также понимать роль фармакокинетики, размера частиц стероидов и большинства других факторов. важно то, как глюкокортикоиды влияют почти на все системы органов.
История
Глюкокортикоиды постепенно и неуклонно становятся все более распространенными в фармакологическом арсенале современного врача.В начале 1900-х годов, по мере того, как медицина углублялась в понимание каскада воспалительных процессов, росла и роль стероидов в качестве лечебного средства для модуляции и подавления избыточного воспаления. В 1950 году Нобелевская премия по физиологии и медицине была присуждена совместно трем исследователям, Эдварду Кальвину Кендаллу, Тадеушу Райхштейну и Филиппу Шоуолтеру Хенчу, «за открытия, касающиеся гормонов коры надпочечников, их структуры и биологических эффектов». 2
2
Кортикостероиды были впервые введены в эпидуральное пространство в 1950-х годах для лечения ишиаса, при этом предполагалось, что прямое нанесение лекарств на место воспаления будет иметь более выраженное и более продолжительное действие. 3 С тех пор мы стали лучше понимать, как кортикостероиды, вводимые в эпидуральное пространство, могут модулировать эпидуральный радикулит. Существуют многочисленные гистологические и биохимические исследования, которые показали, что существует повышающая регуляция вещества P, пептида, связанного с геном кальцитонина (CGRP), N-метил-d-аспартата (NMDA) и рецепторов глюкокортикоидов в пластинке 1 и 2 дорсальной оболочки. рог, ключевое место, где сенсорные нейроны первого порядка синапсируют с сенсорными нейронами второго порядка. 4 Присутствие глюкокортикоидных рецепторов в этом ключевом синапсе предполагает, что глюкокортикоиды модулируют передачу чувствительности / боли либо за счет своих противовоспалительных свойств, либо за счет использования в качестве обратимых местных анестетиков. Несмотря на эти фундаментальные научные исследования, раскрывающие потенциальные механизмы действия при введении кортикостероидов в эпидуральное пространство, полные механизмы все еще четко не известны.
Несмотря на эти фундаментальные научные исследования, раскрывающие потенциальные механизмы действия при введении кортикостероидов в эпидуральное пространство, полные механизмы все еще четко не известны.
Эндогенный кортизол представляет собой липофильную 6-кольцевую углеродную структуру, вырабатываемую надпочечниками.У человека, не находящегося в стрессе, нормальная выработка кортизола составляет от 10 до 20 мг в день. Глюкокортикоиды являются производными кортизола и обладают многочисленными физиологическими эффектами, в первую очередь иммунологическими и метаболическими. За 60 лет, прошедших с тех пор, как были выяснены стероидные пути, были созданы различные синтетические глюкокортикоидные препараты, обычно путем замены внешних углеродных фрагментов в первичной 6-кольцевой стероидной структуре. Эти синтетические глюкокортикоиды более эффективны, чем кортизол, резко усиливая иммунологические и метаболические эффекты, сводя к минимуму, но не полностью устраняя активность минеральных кортикоидов.
Синтетические глюкокортикоиды обладают более высокой аффинностью связывания рецептора с рецептором глюкокортикоидов и изменяют эндогенную функцию кортизола, принимая на себя ось гипоталамус-гипофиз-надпочечник (HPA). После присоединения к рецептору глюкокортикоиды вызывают многочисленные клеточные изменения, изменяя ядерную транскрипцию (см. Рисунок 1).
После того, как глюкокортикоиды вводятся в эпидуральное потенциальное пространство, они могут действовать как депо лекарства, оказывая пролонгированное противовоспалительное действие и модуляцию болевого / сенсорного сигнала.Глюкокортикоиды неизбежно всасываются через эпидуральное венозное сплетение в системный кровоток, где они могут вызывать многочисленные побочные эффекты. Наконец, агенты метаболизируются и выводятся из кровотока печенью. По-видимому, каждая ткань, включая кожу, нейронную ткань, мышцы и кости, каким-то образом изменяет свою функцию под воздействием сигнала глюкокортикоидов (см. Рисунок 2).
Кожные изменения
Помимо местной депигментации, хрупкости кожи, легкого образования синяков и развития телеангиэктазии, покраснение лица может быть очень частым побочным эффектом после эпидуральной инъекции стероидов.Хотя это не смертельная реакция, для многих пациентов внешний вид и ощущения могут вызывать дискомфорт. Считается, что механизм вызванного стероидами прилива крови обусловлен как иммуноглобулином Е (IgE), так и высвобождением гистамина; он не зависит от пути введения и наблюдался с различными стероидными препаратами. 5
Часто цитируемые цифры заболеваемости во многих учебниках варьируются от 0,1% до 11%. 6,7 Тем не менее, недавнее проспективное исследование Кима и др. Было направлено на дальнейшее прояснение этого вопроса. 8 Ким и его команда набрали 150 пациентов, которым были выполнены интерламинарные эпидуральные инъекции кортикостероидов с 16 мг дексаметазона. Они сообщили, что 42 из 150 пациентов (28%) испытали покраснение, большинство из которых произошло после выписки (30 из 42). Интересно, что 67% из тех, кто сообщил о покраснении, были женщинами; все события разрешаются в течение 48 часов с момента возникновения.
Интересно, что 67% из тех, кто сообщил о покраснении, были женщинами; все события разрешаются в течение 48 часов с момента возникновения.
Остеопороз и изменения костей
Глюкокортикоиды, как известно, изменяют гомеостаз кальция, вызывая быстрое поражение костей за счет синергетического уменьшения образования костной ткани и увеличения разрушения костей.Известно, что пациенты, получающие хроническую стероидную терапию, чаще страдают переломами позвонков и ребер из-за наличия микротрещин, оставшихся после индуцированного глюкокортикоидами апоптоза остеобластов. 9 К счастью, инъекции глюкокортикоидов через эпидуральное пространство не показали изменения минеральной плотности костной ткани (МПК) или увеличения риска переломов. Manchikanti et al. Проспективно оценили 100 пациентов, получавших эпидуральные инъекции стероидов, по сравнению с эпидуральными инъекциями без глюкокортикоидов. 10 Каждый из пациентов группы лечения стероидами получил среднюю кумулятивную дозу 146 мг метилпреднизолона ацетата. Исходно у пациентов, получавших стероиды, показатель МПК составлял 0,4967; после 1 года периодического эпидурального введения кортикостероидов МПК не изменилась (0,5000). Исследователи пришли к выводу, что изменения МПК в результате эпидурального введения стероидов очень редки. Острый сосудистый некроз (АВН), поражающий головку бедренной кости или другие крупные суставы, также является редким осложнением, наблюдаемым у пациентов, получающих хроническую стероидную терапию. 11 Мы не смогли найти никаких опубликованных отчетов об АВН, вторичных по отношению к эпидуральной инъекции стероидов.
Исходно у пациентов, получавших стероиды, показатель МПК составлял 0,4967; после 1 года периодического эпидурального введения кортикостероидов МПК не изменилась (0,5000). Исследователи пришли к выводу, что изменения МПК в результате эпидурального введения стероидов очень редки. Острый сосудистый некроз (АВН), поражающий головку бедренной кости или другие крупные суставы, также является редким осложнением, наблюдаемым у пациентов, получающих хроническую стероидную терапию. 11 Мы не смогли найти никаких опубликованных отчетов об АВН, вторичных по отношению к эпидуральной инъекции стероидов.
Гипергликемия
Одним из многих метаболических действий глюкокортикоидов является повышение уровня глюкозы в крови. Эта гипергликемия возникает как из-за повышенного глюконеогенеза в печени, так и из-за инсулинорезистентности периферических тканей. У пациентов, находящихся на длительной стероидной терапии, это может привести к клиническому феномену «стероидного диабета». Исследования показали, что инсулинорезистентность может развиться в течение 2–5 дней после внутрисуставных инъекций кортикостероидов и может быть проблематичной у пациентов с плохо контролируемым ранее существовавшим диабетом. 12 Дополнительные исследования гипергликемии, особенно после эпидуральной инъекции кортикостероидов, подтвердили, что, хотя может развиваться инсулинорезистентность, клиническое повышение уровня сахара в крови менее вероятно. Younes и соавт. Изучили 29 пациентов, которые получали 3 последовательные еженедельные эпидуральные инъекции кортикостероидов или внутрисуставные инъекции. 13 Впоследствии они отметили, что пациенты действительно демонстрировали умеренное повышение уровня глюкозы после приема пищи, но не изменяли уровень сахара в крови натощак.Maillefert et al. Изучали 9 пациентов после того, как они получили 15 мг эпидуральной инъекции дексаметазона, и не обнаружили каких-либо изменений уровня сахара в крови натощак в дни 0, 2 и 7 после инъекции.
Исследования показали, что инсулинорезистентность может развиться в течение 2–5 дней после внутрисуставных инъекций кортикостероидов и может быть проблематичной у пациентов с плохо контролируемым ранее существовавшим диабетом. 12 Дополнительные исследования гипергликемии, особенно после эпидуральной инъекции кортикостероидов, подтвердили, что, хотя может развиваться инсулинорезистентность, клиническое повышение уровня сахара в крови менее вероятно. Younes и соавт. Изучили 29 пациентов, которые получали 3 последовательные еженедельные эпидуральные инъекции кортикостероидов или внутрисуставные инъекции. 13 Впоследствии они отметили, что пациенты действительно демонстрировали умеренное повышение уровня глюкозы после приема пищи, но не изменяли уровень сахара в крови натощак.Maillefert et al. Изучали 9 пациентов после того, как они получили 15 мг эпидуральной инъекции дексаметазона, и не обнаружили каких-либо изменений уровня сахара в крови натощак в дни 0, 2 и 7 после инъекции. 14
14
Сердечно-сосудистые эффекты
Как известно многим клиницистам, основным сердечно-сосудистым эффектом пероральной терапии кортикостероидами является гипертензия — слишком частое явление. Как многонациональное когортное исследование, так и проспективное исследование показали, что относительный риск развития стенокардии, инфаркта миокарда или транзиторной ишемической атаки (ТИА) у пациентов, постоянно принимающих пероральные кортикостероиды, в 2–3 раза выше. 15 Считается, что патофизиология гипертензии в присутствии глюкокортикоидов связана с изменениями циркулирующего объема и сосудистого сопротивления. Юнес и др. Заметили временное повышение среднего систолического артериального давления на 5 мм рт. Ст., Которое вернулось к исходному уровню через 3 недели после инъекции. 13 Maillefert, использующий дексаметазон, не показал разницы в измерении артериального давления через неделю после эпидуральной инъекции кортикостероидов. 14
Подавление оси HPA
Ось HPA управляет многими автономными и гомеостатическими функциями. Большие дозы ятрогенных глюкокортикоидов обеспечивают отрицательную обратную связь с осью HPA, что приводит к надпочечниковой недостаточности и симптомам, которые могут включать недомогание, анорексию, тошноту, рвоту и гипотонию. Наиболее важные факторы риска, приводящие к развитию надпочечниковой недостаточности в результате стероидной терапии, включают максимальную дозу, продолжительность и общую кумулятивную дозу. Физиологическое снижение уровня адренокортикотропного гормона (АКТГ) в сыворотке крови можно наблюдать в течение 1-2 недель после однократной эпидуральной инъекции стероидов.
Большие дозы ятрогенных глюкокортикоидов обеспечивают отрицательную обратную связь с осью HPA, что приводит к надпочечниковой недостаточности и симптомам, которые могут включать недомогание, анорексию, тошноту, рвоту и гипотонию. Наиболее важные факторы риска, приводящие к развитию надпочечниковой недостаточности в результате стероидной терапии, включают максимальную дозу, продолжительность и общую кумулятивную дозу. Физиологическое снижение уровня адренокортикотропного гормона (АКТГ) в сыворотке крови можно наблюдать в течение 1-2 недель после однократной эпидуральной инъекции стероидов.
Обзор Майлеферта эпидуральных инъекций дексаметазона, стероида без частиц с теоретически более короткой продолжительностью действия, все же продемонстрировал глубокое снижение уровней АКТГ и свободного кортизола в сыворотке на 1 и 7 дни после инъекции, с нормальным уровнем АКТГ, возвращающимся на 21 день.
При серийном введении подавление длится дольше и интенсивнее. Одно исследование показало подавление АКТГ после серийных инъекций стероидов, и для восстановления нормальной функции HPA потребовалось полных 3 месяца. 16 Hsu продемонстрировал, что удвоение дозы триамцинолона более чем удваивало депрессию HPA — то есть 40 мг триамцинолона вызывало подавление HPA в течение 1 дня, но при введении 80 мг триамцинолона подавление HPA длилось почти 2 недели. 17 Эпидуральные инъекции, которые выполняются одновременно с другими инъекциями (например, фасеточная, грушевидная и т. Д.), Также могут увеличить продолжительность подавления сывороточного АКТГ. 18
16 Hsu продемонстрировал, что удвоение дозы триамцинолона более чем удваивало депрессию HPA — то есть 40 мг триамцинолона вызывало подавление HPA в течение 1 дня, но при введении 80 мг триамцинолона подавление HPA длилось почти 2 недели. 17 Эпидуральные инъекции, которые выполняются одновременно с другими инъекциями (например, фасеточная, грушевидная и т. Д.), Также могут увеличить продолжительность подавления сывороточного АКТГ. 18
Ось HPA критически влияет на фертильность и менструальный цикл.Было показано, что хроническое введение стероидов снижает фертильность как у мужчин, так и у женщин из-за ингибирования эндогенных половых гормонов. Были сообщения о случаях обильных и болезненных менструальных кровотечений после эпидуральных инъекций стероидов, которые, как предполагалось, были вызваны угнетением оси гипоталамус-гипофиз-яичники. 19
Неврологические / психиатрические эффекты
Введение глюкокортикоидов, остро или хронически, может влиять на познание, настроение и сон, а также изменять поведенческую реакцию на стресс. Во время острого стресса эндогенные глюкокортикоиды действуют через рецепторы глюкокортикоидов в центральной нервной системе, вызывая изменения в среде нейромедиаторов, которые могут привести к апоптозу миндалины и лобных долей. Когда эти пути хронически подвергаются воздействию стероидов, результирующий апоптоз может быть настолько впечатляющим, что различия в массе мозга и объеме желудочков можно увидеть на магнитно-резонансной томографии. Кроме того, эти пациенты могут клинически демонстрировать низкий маниакальный уровень или повышенную раздражительность и лабильность.Несмотря на то, что в литературе о боли не сообщалось об изменении настроения после одной эпидуральной инъекции кортикостероидов, были сообщения о случаях головной боли, бессонницы, депрессии и явного психоза у пациентов, перенесших несколько стероидных обезболивающих за короткий период времени. время. 20
Во время острого стресса эндогенные глюкокортикоиды действуют через рецепторы глюкокортикоидов в центральной нервной системе, вызывая изменения в среде нейромедиаторов, которые могут привести к апоптозу миндалины и лобных долей. Когда эти пути хронически подвергаются воздействию стероидов, результирующий апоптоз может быть настолько впечатляющим, что различия в массе мозга и объеме желудочков можно увидеть на магнитно-резонансной томографии. Кроме того, эти пациенты могут клинически демонстрировать низкий маниакальный уровень или повышенную раздражительность и лабильность.Несмотря на то, что в литературе о боли не сообщалось об изменении настроения после одной эпидуральной инъекции кортикостероидов, были сообщения о случаях головной боли, бессонницы, депрессии и явного психоза у пациентов, перенесших несколько стероидных обезболивающих за короткий период времени. время. 20
Инфекция
Хотя обычно считается, что воспаление является негативным процессом, оно играет важную защитную роль в способности организма изолировать и атаковать источники инфекции. Инфекционные осложнения от инъекционных кортикостероидов чаще всего возникают из-за кожной флоры, которая обнаруживается в более глубоких тканях во время введения иглы. G1616-глюкокортикоиды оказывают сильное ингибирующее действие на Т- и В-клеточную реакцию плечевой кости, а также прямое ингибирование клеточного фагоцитоза, тем самым потенциально обеспечивая безопасную гавань для бактерий, которые проникли через кожу и достигли эпидурального пространства.
Инфекционные осложнения от инъекционных кортикостероидов чаще всего возникают из-за кожной флоры, которая обнаруживается в более глубоких тканях во время введения иглы. G1616-глюкокортикоиды оказывают сильное ингибирующее действие на Т- и В-клеточную реакцию плечевой кости, а также прямое ингибирование клеточного фагоцитоза, тем самым потенциально обеспечивая безопасную гавань для бактерий, которые проникли через кожу и достигли эпидурального пространства.
У людей с ослабленным иммунитетом беспокойство еще больше из-за возможности распространения условно-патогенных бактерий.Было много сообщений об эпидуральных абсцессах, а также о вертебральном остеомиелите, обычно из-за кожной флоры. 21
Инфаркт спинного мозга
Помимо возможности прямого травмирования нервной ткани иглой, много было написано о возможном повреждении спинного мозга, вызванном эмболами, после эпидуральной инъекции стероидов. Хотя истинную заболеваемость трудно получить из-за занижения данных, на сегодняшний день опубликовано 8 случаев инфаркта поясничного отдела спинного мозга. 22 Почти мгновенное начало паралича привело к размышлениям и нескольким исследованиям, пытающимся выяснить патологический механизм таких катастрофических результатов. 23 Были предложены различные гипотезы, первая из которых предполагала прямую травму иглой, ведущую к расслоению или спазму сосудов корешковой артерии или артерии Адамкевича. 24
22 Почти мгновенное начало паралича привело к размышлениям и нескольким исследованиям, пытающимся выяснить патологический механизм таких катастрофических результатов. 23 Были предложены различные гипотезы, первая из которых предполагала прямую травму иглой, ведущую к расслоению или спазму сосудов корешковой артерии или артерии Адамкевича. 24
Хотя травма иглой и расслоение остаются вполне реальными возможностями, более поздние исследования указывают на эмболизацию артерий частицами кортикостероидов как этиологическое событие.Многие из обычно используемых инъекционных кортикостероидов имеют композиции в виде частиц с молекулярной структурой, которая больше размера эритроцита. 25 Увеличенный размер частиц создает возможность окклюзии дистальных капилляров и, как следствие, неврологической ишемии спинного мозга. Последующий отек может спровоцировать дальнейшую ишемию. Стероиды, содержащие частицы, были замешаны, потому что не было зарегистрировано случая инфаркта спинного мозга, в котором использовались бы нечастичные кортикостероиды. Кроме того, исследования на животных демонстрируют, что прямое внутриартериальное отложение кортикостероидов в виде частиц на модели свиней приводит к очень высокой смертности по сравнению с отложением кортикостероидов, не содержащих частиц, что не приводит к повышению смертности (см. Таблицу). 26
Кроме того, исследования на животных демонстрируют, что прямое внутриартериальное отложение кортикостероидов в виде частиц на модели свиней приводит к очень высокой смертности по сравнению с отложением кортикостероидов, не содержащих частиц, что не приводит к повышению смертности (см. Таблицу). 26
Заключение
Возможность побочных эффектов глюкокортикоидов, вводимых в эпидуральное пространство, многочисленна. Побочные эффекты зависят от дозы, местоположения и продолжительности действия, но их нет.
удерживающая доза, ниже которой профиль побочных эффектов значительно уменьшается.Практикующим врачам необходимо понимать и обучать своих пациентов всему спектру потенциальных побочных эффектов, которые могут возникнуть при приеме эпидуральных стероидов. Практикующим врачам следует также рассмотреть возможность ограничения дозы и частоты эпидуральных инъекций кортикостероидов и использования нечастичных кортикостероидов для трансфораминальных эпидуральных инъекций. Наконец, поскольку эффективность добавления кортикостероидов к эпидуральным инъекциям неясна, практикующим врачам следует рассмотреть вариант эпидуральных инъекций только с местными анестетиками, исключая кортикостероиды вообще. 27
Наконец, поскольку эффективность добавления кортикостероидов к эпидуральным инъекциям неясна, практикующим врачам следует рассмотреть вариант эпидуральных инъекций только с местными анестетиками, исключая кортикостероиды вообще. 27
Последнее обновление: 13 сентября 2011 г.
Побочные эффекты и нежелательные явления вакцины
Вакцина — это медицинский продукт. Вакцины, хотя и предназначены для защиты от болезней, могут вызывать побочные эффекты, как и любые лекарства.
Большинство побочных эффектов от вакцинации мягкие, например болезненность, отек или покраснение в месте инъекции. Некоторые вакцины вызывают жар, сыпь и боль.Серьезные побочные эффекты возникают редко, но могут включать судороги или опасную для жизни аллергическую реакцию.
Возможный побочный эффект в результате вакцинации известен как нежелательное явление.
Ежегодно американские младенцы (в возрасте 1 года и младше) получают более 10 миллионов прививок. В течение первого года жизни значительное количество младенцев страдает серьезными, опасными для жизни заболеваниями и заболеваниями, такими как синдром внезапной детской смерти (СВДС). Кроме того, врожденные патологии могут проявиться в течение первого года жизни.Таким образом, только по чистой случайности многие младенцы испытают медицинское событие в непосредственной близости от вакцинации. Однако это не означает, что событие действительно связано с иммунизацией. Задача состоит в том, чтобы определить, когда медицинское событие напрямую связано с вакцинацией.
В течение первого года жизни значительное количество младенцев страдает серьезными, опасными для жизни заболеваниями и заболеваниями, такими как синдром внезапной детской смерти (СВДС). Кроме того, врожденные патологии могут проявиться в течение первого года жизни.Таким образом, только по чистой случайности многие младенцы испытают медицинское событие в непосредственной близости от вакцинации. Однако это не означает, что событие действительно связано с иммунизацией. Задача состоит в том, чтобы определить, когда медицинское событие напрямую связано с вакцинацией.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) и Центры по контролю и профилактике заболеваний (CDC) создали системы для мониторинга и анализа зарегистрированных нежелательных явлений и определения того, связаны ли они с вакцинацией.
Типы побочных эффектов
Чтобы понять диапазон возможных побочных эффектов вакцинации, полезно сравнить вакцину с относительно небольшим количеством связанных побочных эффектов, например вакцину против Haemophilus influenza типа B , с вакциной, которая, как известно, имеет множество потенциальных побочных эффектов, таких как как нечасто применяемая противооспенная вакцина (вводится военнослужащим и другим лицам, которые могут первыми реагировать в случае атаки биотеррора).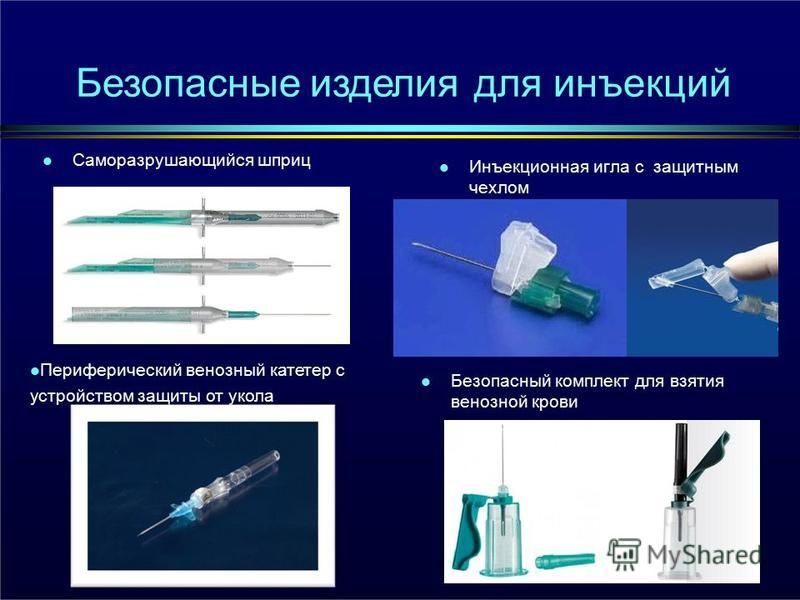
Haemophilus influenza тип B — это бактерия, которая может вызывать серьезные инфекции, включая менингит, пневмонию, эпиглоттит и сепсис.CDC рекомендует делать детям серию прививок от Hib, начиная с двухмесячного возраста.
Оспа — серьезная инфекция, смертельная в 30-40% случаев и вызываемая вирусом Variola major или Variola minor . С 1970-х годов не было зарегистрировано ни одного случая дикой оспы. Всемирная организация здравоохранения объявила его искорененным.
Информация ниже о побочных эффектах вакцинации против Hib и оспы предоставлена Центрами по контролю и профилактике заболеваний.
Побочные эффекты вакцины против Hib
- Покраснение, тепло или припухлость в месте укола (до 1 из 4 детей)
- Повышение температуры тела выше 101 ° F (до 1 ребенка из 20)
Вакцина против Hib не вызывает серьезных побочных эффектов.
Побочные эффекты вакцины против оспы (оспы)
Проблемы от легкой до средней
- Сыпь легкой степени, продолжающаяся 2-4 дня.

- Набухание и болезненность лимфатических узлов, продолжающаяся 2–4 недели после заживления волдыря.
- Лихорадка выше 100 ° F (около 70% детей, 17% взрослых) или выше 102 ° F (около 15% -20% детей, менее 2% взрослых).
- Вторичный волдырь в другом месте тела (примерно 1 на 1900).
Проблемы средней и серьезной степени
- Серьезная глазная инфекция или потеря зрения из-за распространения вакцинного вируса в глаза.
- Сыпь по всему телу (до 1 на 4000).
- Сильная сыпь у людей с экземой (до 1 на 26 000).
- Энцефалит (тяжелая мозговая реакция), который может привести к необратимому повреждению головного мозга (до 1 на 83 000).
- Тяжелая инфекция, начинающаяся в месте вакцинации (до 1 на 667 000, в основном у людей с ослабленной иммунной системой).
- Смерть (1-2 случая на миллион, в основном у людей с ослабленной иммунной системой).
На каждый миллион человек, вакцинированных от оспы, от 14 до 52 человек могут иметь опасную для жизни реакцию на противооспенную вакцину.
Как узнать побочные эффекты различных вакцин?
Когда вы или ребенок получаете вакцину, поставщик медицинских услуг дает вам памятку, известную как Информационное письмо о вакцине (VIS).VIS описывает общие и редкие побочные эффекты вакцины, если таковые известны. Ваш лечащий врач, вероятно, обсудит с вами возможные побочные эффекты. Загрузки VIS также доступны через веб-сайт CDC.
Вкладыши в упаковку, выпущенные производителем вакцины, также предоставляют информацию о побочных эффектах. Кроме того, эти вкладыши обычно показывают частоту нежелательных явлений в экспериментальной и контрольной группах во время предпродажного тестирования вакцины.
Как отслеживаются нежелательные явления?
VAERS
CDC и FDA создали Систему сообщений о побочных эффектах вакцин в 1990 году.Целью VAERS, согласно CDC, является «обнаружение возможных сигналов о побочных эффектах, связанных с вакцинами». (Сигнал в этом случае свидетельствует о возможном нежелательном явлении, которое обнаруживается в собранных данных. ) Ежегодно в VAERS сообщается около 30 000 событий. От 10% до 15% этих сообщений описывают серьезные медицинские события, приведшие к госпитализации, опасному для жизни заболеванию, инвалидности или смерти.
) Ежегодно в VAERS сообщается около 30 000 событий. От 10% до 15% этих сообщений описывают серьезные медицинские события, приведшие к госпитализации, опасному для жизни заболеванию, инвалидности или смерти.
VAERS — система добровольной отчетности. Любой человек, например родитель, поставщик медицинских услуг или друг пациента, который подозревает связь между вакцинацией и побочным эффектом, может сообщить об этом событии и информацию о нем в VAERS.Затем CDC исследует событие и пытается выяснить, действительно ли нежелательное явление было вызвано вакцинацией.
CDC заявляет, что они отслеживают данные VAERS до
- Обнаружение новых, необычных или редких побочных эффектов вакцины
- Наблюдать за увеличением известных нежелательных явлений
- Определите потенциальные факторы риска для пациентов для определенных типов нежелательных явлений
- Определить партии вакцины с повышенным числом или типами зарегистрированных нежелательных явлений
- Оценить безопасность недавно лицензированных вакцин
Не все нежелательные явления, о которых сообщалось в VAERS, на самом деле вызваны вакцинацией. Эти два события могут быть связаны только во времени. И вероятно, что не обо всех побочных эффектах вакцинации сообщается в VAERS. CDC заявляет, что о многих побочных эффектах, таких как отек в месте инъекции, не сообщается. По данным CDC, о серьезных побочных эффектах «скорее всего будет сообщать, чем о незначительных, особенно если они возникают вскоре после вакцинации, даже если они могут быть случайными и связаны с другими причинами».
Эти два события могут быть связаны только во времени. И вероятно, что не обо всех побочных эффектах вакцинации сообщается в VAERS. CDC заявляет, что о многих побочных эффектах, таких как отек в месте инъекции, не сообщается. По данным CDC, о серьезных побочных эффектах «скорее всего будет сообщать, чем о незначительных, особенно если они возникают вскоре после вакцинации, даже если они могут быть случайными и связаны с другими причинами».
VAERS успешно выявила несколько редких побочных эффектов, связанных с вакцинацией.Среди них
- Кишечная проблема после введения первой вакцины против ротавируса (вакцина была снята в 1999 году)
- Неврологические и желудочно-кишечные заболевания, связанные с вакциной против желтой лихорадки
Кроме того, согласно Plotkin et al., VAERS выявила необходимость дальнейшего исследования ассоциации MMR с нарушением свертывания крови, энцефалопатией после MMR и обмороком после иммунизации (Plotkin SA et al. Vaccines, 5 th ed. .Филадельфия: Сондерс, 2008).
.Филадельфия: Сондерс, 2008).
Datalink по безопасности вакцин
CDC создал эту систему в 1990 году. VSD представляет собой набор связанных баз данных, содержащих информацию от крупных медицинских групп. Связанные базы данных позволяют чиновникам собирать данные о вакцинации среди населения, обслуживаемого медицинскими группами. Исследователи могут получить доступ к данным, предложив исследования в CDC и получив их одобрение.
У VSD есть некоторые недостатки. Например, в базе данных указано несколько полностью непривитых детей.Медицинские группы, предоставляющие информацию для VSD, могут иметь группы пациентов, которые не являются репрезентативными для больших групп в целом. Кроме того, данные получены не из рандомизированных контролируемых слепых исследований, а из реальной медицинской практики. Следовательно, может быть сложно контролировать и оценивать данные.
Rapid Cycle Analysis — это программа VSD, запущенная в 2005 году. Она отслеживает данные в режиме реального времени для сравнения показателей нежелательных явлений у недавно вакцинированных людей с показателями среди невакцинированных. Система используется в основном для мониторинга новых вакцин. Среди новых вакцин, мониторинг которых проводится с помощью экспресс-анализа, — конъюгированная менингококковая вакцина, ротавирусная вакцина, вакцина MMRV, вакцина Tdap и вакцина против HPV. Затем изучаются возможные связи между побочными эффектами и вакцинацией.
Система используется в основном для мониторинга новых вакцин. Среди новых вакцин, мониторинг которых проводится с помощью экспресс-анализа, — конъюгированная менингококковая вакцина, ротавирусная вакцина, вакцина MMRV, вакцина Tdap и вакцина против HPV. Затем изучаются возможные связи между побочными эффектами и вакцинацией.
Компенсация за травмы, вызванные вакциной
Информацию о системах компенсации лицам, пострадавшим от вакцин, см. В нашей статье о программах компенсации за травмы, причиненные вакцинами.
Последнее обновление 17.01.2018
Эпидуральные стериоидные инъекции Даллас, Аддисон, Техас
Что такое эпидуральная стероидная инъекция?
Эпидуральная инъекция стероидов (ESI) — это простое, безопасное и эффективное нехирургическое лечение, которое включает инъекцию стероидного препарата, подобного кортизону, в эпидуральное пространство позвоночника. Эпидуральное пространство — это часть позвоночника, где расположены воспаленные нервы. Цель этой процедуры — уменьшить воспаление и, следовательно, облегчить боль. ESI представляет собой минимально инвазивную технику, выполняемую посредством интервенционного обезболивания, которая используется для облегчения различных болезненных состояний, включая хроническую боль в любом месте позвоночника.
Эпидуральное пространство — это часть позвоночника, где расположены воспаленные нервы. Цель этой процедуры — уменьшить воспаление и, следовательно, облегчить боль. ESI представляет собой минимально инвазивную технику, выполняемую посредством интервенционного обезболивания, которая используется для облегчения различных болезненных состояний, включая хроническую боль в любом месте позвоночника.
Как делается эта инъекция?
Несмотря на то, что для эпидуральной инъекции стероидов используются разные техники, наиболее распространенной техникой, применяемой специалистами по интервенционному лечению боли в настоящее время, является рентгеновское наблюдение (рентгеноскопия), обычно при лежании пациента на животе.Доктор Зебаллос использует рентгеноскопию для всех своих процедур ESI. Инъекция проводится под местной анестезией и, в некоторых случаях, с внутривенным седативным действием. Пациенты не находятся в состоянии глубокого седативного воздействия или полностью спят во время этой процедуры, потому что в этом нет необходимости и небезопасно. Процедура обычно занимает не более 5-10 минут, после чего следует короткое 15-20-минутное восстановление перед выпиской домой.
Процедура обычно занимает не более 5-10 минут, после чего следует короткое 15-20-минутное восстановление перед выпиской домой.
Какие типы состояний будут отвечать на эпидуральную инъекцию стероидов?
Более сорока лет ESI используется для эффективного лечения хронической боли в шее и спине, а также множества других состояний.Наиболее частые диагнозы, которые лечатся с помощью ESI, включают грыжу или выпуклость межпозвоночного диска, стеноз позвоночного канала и повторяющуюся боль после операции на позвоночнике. Другие состояния, которые также могут реагировать на ESI, включают спондилолистез (соскальзывание позвоночного столба) и постгерпетическую невралгию (боль после опоясывающего лишая).
Укол болит?
Введение местного анестетика (обезболивающего) в начале процедуры может уколоть некоторых, но в остальном ЭСИ является рутинной процедурой, которая чрезвычайно хорошо переносится пациентами в возрасте от среднего подросткового возраста до более девяноста лет. Если вы беспокоитесь или беспокоитесь о боли во время процедуры, обсудите с доктором Зебаллосом возможность вашего внутривенного седативного действия.
Если вы беспокоитесь или беспокоитесь о боли во время процедуры, обсудите с доктором Зебаллосом возможность вашего внутривенного седативного действия.
Что мне делать, чтобы подготовиться к инъекции?
Как подготовиться к эпидуральной инъекции стероидов.
В день инъекции вы не должны есть или пить как минимум за восемь (8) часов до запланированной процедуры.Если во время процедуры вам назначат седативный эффект, у вас должен быть помощник, который отвезет вас домой. Если вы обычно принимаете лекарства от высокого кровяного давления или любого другого сердечного заболевания, очень важно принимать это лекарство в обычное время, запивая глотком воды перед процедурой.
Если вы принимаете какие-либо лекарства, которые могут разжижать кровь и вызывать чрезмерное кровотечение, вам следует обсудить со своими врачами, следует ли прекратить прием этого лекарства до процедуры.Эти антикоагулянты обычно назначают для защиты пациента от инсульта, сердечного приступа или других событий окклюзии сосудов. Поэтому решение о прекращении приема одного из этих лекарств принимает не терапевт, а терапевт первичного звена или специализированный врач (кардиолог), который выписывает это лекарство и принимает его. Примеры лекарств, которые могут способствовать хирургическому кровотечению, включают Кумадин, Плавикс, Аггренокс, Плетал, Тиклид и Ловенокс.
Поэтому решение о прекращении приема одного из этих лекарств принимает не терапевт, а терапевт первичного звена или специализированный врач (кардиолог), который выписывает это лекарство и принимает его. Примеры лекарств, которые могут способствовать хирургическому кровотечению, включают Кумадин, Плавикс, Аггренокс, Плетал, Тиклид и Ловенокс.
Что мне следует ожидать после инъекции?
Вы можете заметить некоторое уменьшение боли в течение первых 1-2 часов после инъекции, если ввести местный анестетик вместе со стероидом.Когда действие анестетика пройдет, боль вернется, как до процедуры. Хотя обезболивание с помощью ESI обычно происходит в течение 3-5 дней, некоторые пациенты испытывают улучшение до или после этого периода времени. Пациенты с сахарным диабетом должны быть настороже в отношении повышения уровня сахара в крови в течение первых нескольких дней после инъекции и должны соответственно контролировать уровень сахара в крови.
Что мне делать после инъекции?
После выписки домой вам следует запланировать простой отдых и расслабление.Если вы испытываете боль в месте инъекции, следует приложить к этой области пакет со льдом. Если вы получили внутривенное седативное средство, вам не следует водить машину как минимум восемь часов. Пациентам обычно рекомендуется идти домой и не возвращаться к работе после инъекции этого типа. Большинство людей возвращаются на работу на следующий день.
Сколько инъекций мне понадобится во время лечения?
Типичная серия инъекций состоит из трех сеансов инъекций с интервалом в две недели между каждым сеансом.Однако количество инъекций, которое вам может потребоваться, будет зависеть от вашей реакции на каждую отдельную инъекцию. Если после одной инъекции у вас не возникнет боли, вам, вероятно, не понадобится дополнительное лечение. С другой стороны, если после двух инъекций у вас не наблюдается абсолютно никакого обезболивания, доктор Зебальос может порекомендовать другое лечение вашей боли. Обратите внимание, что альтернативы эпидуральной инъекции стероидов в некоторых случаях могут включать совершенно разные методы лечения, такие как инъекция фасеточного сустава, инъекция крестцово-подвздошного сустава, чрескожная декомпрессия диска или даже хирургическое вмешательство.Если вы не уверены, стоит ли вам делать следующую процедуру, или если вы чувствуете, что следует рассмотреть вопрос о другом виде инъекции или лечения, пожалуйста, свяжитесь с персоналом доктора Зебальоса заблаговременно до вашего следующего приема, чтобы обсудить вашу ситуацию.
Обратите внимание, что альтернативы эпидуральной инъекции стероидов в некоторых случаях могут включать совершенно разные методы лечения, такие как инъекция фасеточного сустава, инъекция крестцово-подвздошного сустава, чрескожная декомпрессия диска или даже хирургическое вмешательство.Если вы не уверены, стоит ли вам делать следующую процедуру, или если вы чувствуете, что следует рассмотреть вопрос о другом виде инъекции или лечения, пожалуйста, свяжитесь с персоналом доктора Зебальоса заблаговременно до вашего следующего приема, чтобы обсудить вашу ситуацию.
Могут ли быть побочные эффекты или осложнения?
Незначительные побочные эффекты от введенных лекарств не редкость и могут включать, среди прочего, тошноту, зуд, сыпь, покраснение лица и потливость.Некоторые пациенты замечают легкое усиление или усиление боли в первые или два дня после инъекции. К счастью, у эпидуральных инъекций стероидов очень хороший профиль безопасности, и серьезные осложнения возникают довольно редко. Как и любая другая медицинская процедура, есть потенциальные осложнения, связанные с ESI. Доктор Зебальос обсудит с вами эти вопросы, и вам будет предложено внимательно прочитать и подписать форму согласия перед выполнением любой процедуры.
Как и любая другая медицинская процедура, есть потенциальные осложнения, связанные с ESI. Доктор Зебальос обсудит с вами эти вопросы, и вам будет предложено внимательно прочитать и подписать форму согласия перед выполнением любой процедуры.
Каковы шансы, что это лечение уменьшит мою боль?
Большинство исследований показывают, что это лечение помогает облегчить боль примерно у половины (50%) пациентов, проходящих лечение.Степень и продолжительность обезболивания различаются и зависят от многих различных факторов, включая основной диагноз или состояние, которое лечат, продолжительность симптомов до лечения, выполнялась ли предыдущая операция на спине (шее) и другие факторы.
Можно ли повторить эти инъекции, если боль вернется?
ДА! Эту ЭСИ определенно можно повторить, если она в прошлом была полезной для снятия боли.Хотя существует некоторая гибкость в выборе времени повторной инъекции, доктор Зебальос, вероятно, попросит вас подождать не менее четырех-шести месяцев после последней инъекции. Этот вопрос можно обсудить во время визита в офис.
Этот вопрос можно обсудить во время визита в офис.
ESI Информация для пациентов Предоперационная
Предоперационная информация для пациентов, Даллас, Техас. Эпидуральная инъекция стероидов (ESI) Ваш лечащий врач попросил вас сделать эпидуральную инъекцию стероидов.Ниже приводится описание процедуры и описание потенциальных осложнений, чтобы вы могли дать осознанное согласие на ее проведение. Эпидуральная инъекция стероидов (или ESI) — это инвазивная процедура с некоторыми необычными рисками, поэтому вам необходимо дать информированное согласие. Под кожу вводится местная анестезия (обезболивающее). Иглу вводят под рентгеноскопическим контролем в позвоночник вдоль содержащего фиброзную жидкость мешка, который содержит корешки поясничных нервов.Будет введено небольшое количество контраста (рентгеновский краситель), чтобы подтвердить правильность установки иглы. Затем в то же место будет сделана инъекция стероидов. Затем вы будете находиться под наблюдением в больнице на предмет возможных осложнений в течение короткого времени после процедуры (обычно около 30 минут) до выписки. В больнице после процедуры вы сможете есть и пить, а также пользоваться ванной. Большинство осложнений эпидуральных инъекций стероидов возникают редко, а процедура очень безопасна.Вам необходимо знать возможные осложнения, в том числе:
Затем вы будете находиться под наблюдением в больнице на предмет возможных осложнений в течение короткого времени после процедуры (обычно около 30 минут) до выписки. В больнице после процедуры вы сможете есть и пить, а также пользоваться ванной. Большинство осложнений эпидуральных инъекций стероидов возникают редко, а процедура очень безопасна.Вам необходимо знать возможные осложнения, в том числе:
- КРОВОТЕЧЕНИЕ
- Как и при всех процедурах с иглой, может возникнуть кровотечение. Если у вас нет склонности к кровотечениям и вы не принимаете препараты, разжижающие кровь, такие как кумадин, кровотечения возникают крайне редко. Тем не менее, пациентам редко приходилось подвергаться экстренной операции, чтобы уменьшить давление на нервные корешки и спинной мозг из-за кровотечения после процедур с иглой, таких как эпидуральные инъекции стероидов.
- ИНФЕКЦИЯ
- Любая игла, проходящая через кожу, может вызвать инфекцию, которая при эпидуральной инъекции будет менингитом.
 Это крайне редкое осложнение, и будет использоваться стерильный метод.
Это крайне редкое осложнение, и будет использоваться стерильный метод.
- Любая игла, проходящая через кожу, может вызвать инфекцию, которая при эпидуральной инъекции будет менингитом.
- СПИНАЛЬНАЯ ГОЛОВНАЯ БОЛЬ
- Это редкое осложнение, которое может возникнуть, если в фиброзном мешочке делается небольшое отверстие, которое не закрывается после прокола иглой.Эти маленькие отверстия создаются менее чем в 1% эпидуральных инъекций и обычно заживают сами по себе. Спинномозговая жидкость внутри может просачиваться наружу, и в тяжелых случаях мозг теряет смягчающий эффект жидкости, что вызывает сильную головную боль, когда вы сидите или стоите. Эти типы головных болей обычно возникают примерно через 2-3 дня после процедуры и носят позиционный характер — они возникают, когда вы сидите или стоите, и исчезают, когда вы ложитесь. Если у вас возникла головная боль в позвоночнике, вы можете лечить себя самостоятельно. Если вы не чувствуете себя плохо, у вас нет температуры и головная боль проходит, когда вы ложитесь, вы можете побаловать себя 24-часовым постельным режимом с привилегиями в ванной, при этом выпивая много жидкости.
 Это почти всегда работает. Если этого не произошло, обратитесь к рентгенологу, проводившему процедуру, или к лечащему врачу. В больнице может быть проведена процедура (называемая эпидуральной кровью), которая имеет очень высокий уровень успеха при лечении головных болей в позвоночнике.
Это почти всегда работает. Если этого не произошло, обратитесь к рентгенологу, проводившему процедуру, или к лечащему врачу. В больнице может быть проведена процедура (называемая эпидуральной кровью), которая имеет очень высокий уровень успеха при лечении головных болей в позвоночнике.
- Это редкое осложнение, которое может возникнуть, если в фиброзном мешочке делается небольшое отверстие, которое не закрывается после прокола иглой.Эти маленькие отверстия создаются менее чем в 1% эпидуральных инъекций и обычно заживают сами по себе. Спинномозговая жидкость внутри может просачиваться наружу, и в тяжелых случаях мозг теряет смягчающий эффект жидкости, что вызывает сильную головную боль, когда вы сидите или стоите. Эти типы головных болей обычно возникают примерно через 2-3 дня после процедуры и носят позиционный характер — они возникают, когда вы сидите или стоите, и исчезают, когда вы ложитесь. Если у вас возникла головная боль в позвоночнике, вы можете лечить себя самостоятельно. Если вы не чувствуете себя плохо, у вас нет температуры и головная боль проходит, когда вы ложитесь, вы можете побаловать себя 24-часовым постельным режимом с привилегиями в ванной, при этом выпивая много жидкости.
- ПОБОЧНЫЕ ДЕЙСТВИЯ СТЕРОИДА
- Эпидуральные стероиды могут редко вызывать нежелательные побочные эффекты.Некоторые из этих потенциальных побочных эффектов включают повышенный уровень сахара в крови или гипергликемию (особенно у пациентов с диабетом), задержку жидкости, повышенное кровяное давление и временное покраснение или покраснение лица. (Побочные эффекты от стероидов могут быть обычными, если их принимать ежедневно в течение длительного времени, а не в виде изолированной эпидуральной инъекции.)
- АЛЛЕРГИЧЕСКАЯ РЕАКЦИЯ
- Использование любых лекарств, в том числе рентгеноконтрастных, может вызвать аллергическую реакцию.
 Пожалуйста, сообщите своему врачу обо всех известных вам медицинских аллергиях перед процедурой. Если у вас есть какие-либо вопросы, вы можете задать их врачу, проводящему процедуру, до подписания формы согласия.
Пожалуйста, сообщите своему врачу обо всех известных вам медицинских аллергиях перед процедурой. Если у вас есть какие-либо вопросы, вы можете задать их врачу, проводящему процедуру, до подписания формы согласия.
- Использование любых лекарств, в том числе рентгеноконтрастных, может вызвать аллергическую реакцию.
Форма согласия на эпидуральную анестезию
Иммунизация — побочные эффекты — Better Health Channel
Иммунизация защищает нас от многих инфекционных заболеваний, но, как и любое лекарство, мы можем испытывать побочные эффекты после вакцинации.Эти побочные эффекты могут возникать от 1 до 10 из каждых 100 человек, которым проводится иммунизация, в зависимости от вакцины. В основном они легкие и обычно длятся один-два дня.
Общие побочные эффекты после иммунизации
Наиболее частыми побочными эффектами иммунизации являются:
- лихорадка (то есть температура выше 38,5 ° C)
- покраснение, припухлость и болезненность в области, куда вошла игла
- младенцы могут быть беспокойными или сонными
- иногда небольшой твердый узелок (узелок) в месте инъекции может сохраняться в течение нескольких недель или месяцев.
 Это не должно вызывать беспокойства и не требует лечения.
Это не должно вызывать беспокойства и не требует лечения.
Управление частыми побочными эффектами
Ряд вариантов лечения могут уменьшить побочные эффекты вакцины, в том числе:
- Дать выпить больше жидкости.
- Не переодевайте детей или младенцев, если они горячие.
- Поместите холодную влажную ткань на место инъекции, чтобы уменьшить дискомфорт.
- Хотя рутинное использование парацетамола после вакцинации не рекомендуется, при наличии лихорадки или боли в месте инъекции можно дать парацетамол.Проверьте этикетку на правильную дозу или поговорите со своим фармацевтом (особенно при назначении парацетамола детям).
Обеспокоенность по поводу побочных эффектов иммунизации
Если реакция после иммунизации неожиданная, стойкая или тяжелая, или если вы беспокоитесь, обратитесь к своему терапевту (врачу).
Также важно обратиться за медицинской помощью, если вы (или кто-либо из ваших опекунов) нездоров, так как это может быть связано с болезнью, а не с вакцинацией.
О нежелательных явлениях, возникающих после иммунизации, можно сообщить в Службу по надзору за побочными эффектами после вакцинации в сообществе штата Виктория (SAEFVIC).SAEFVIC — это центральная служба отчетности в Виктории о любых значительных нежелательных явлениях после иммунизации. Вы можете обсудить со своим поставщиком услуг иммунизации, как сообщать о нежелательных явлениях в других штатах или территориях.
Необычные или редкие побочные эффекты иммунизации
Вероятность серьезной реакции после иммунизации очень мала. Серьезная реакция — это нежелательный и неожиданный симптом или признак, связанный с иммунизацией. Вот почему вам рекомендуется оставаться в клинике или в хирургическом отделении не менее 15 минут после вакцинации на случай, если потребуется дальнейшее лечение.
Примеры необычных или редких реакций:
- анафилаксия — немедленная аллергическая реакция. Это драматично, но редко (менее одного человека из миллиона будет иметь анафилаксию после вакцинации), и это полностью обратимо, если лечить быстро.

- фебрильный припадок — этот припадок обычно длится одну или две минуты. Это может быть пугающим и обычно не причиняет непоправимого вреда и не имеет длительных последствий. Это происходит, когда у ребенка быстро поднимается температура.
- непроходимость кишечника (инвагинация) — это происходит в течение семи дней после первой и второй дозы ротавирусной вакцины. Это редкий побочный эффект примерно у 1 из 17 000 детей.
Если какие-либо другие реакции являются серьезными и стойкими или если вы беспокоитесь, немедленно обратитесь к своему терапевту (врачу) или наберите 000.
Проверка безопасности и повторное тестирование иммунизации
Миллионы людей, многие из которых младенцы и маленькие дети, проходят иммунизацию каждый год без побочных эффектов.
Другие люди могут испытывать легкие общие побочные эффекты.
Вы можете быть уверены, что вакцины, используемые в Австралии, безопасны. Знаете ли вы, что для утверждения вакцины в Австралии может потребоваться до 10 лет? Все новые вакцины перед регистрацией проходят строгие процедуры исследования и тестирования на безопасность. Каждая вакцина производится и тестируется в соответствии со строгими правилами безопасности.
Знаете ли вы, что для утверждения вакцины в Австралии может потребоваться до 10 лет? Все новые вакцины перед регистрацией проходят строгие процедуры исследования и тестирования на безопасность. Каждая вакцина производится и тестируется в соответствии со строгими правилами безопасности.
И мы продолжаем контролировать вакцины, даже после того, как они зарегистрированы и используются.Управление терапевтических товаров (TGA) проводит подробный надзор, чтобы гарантировать безопасность и эффективность вакцин.
Если у TGA возникают какие-либо опасения по поводу вакцины, она отменяет регистрацию вакцины и изымает ее с рынка.
Итог
Подумайте об этом так: вакцина — это лекарство, которое мы используем, чтобы уберечь себя и тех, кому мы оказываем помощь, от болезней. Если мы сделаем прививки, у нас гораздо меньше шансов заболеть.
Иммунизация — это лекарство.Как и любое лекарство, они могут вызывать легкие побочные эффекты. В редких случаях они могут вызвать более серьезные побочные эффекты, но вероятность того, что иммунизация нанесет нам серьезный вред, очень редка.
Отказ от вакцинации подвергает вас, ваших близких и общество риску без надобности заразиться инфекционным заболеванием, которое может быть очень серьезным и даже смертельным.
У вас есть вся необходимая информация?
Об иммунизации доступно много информации, и мы легко чувствуем себя подавленными или не знаем, с чего начать.
Если у вас есть вопросы, первым делом лучше поговорить со своим терапевтом (врачом). Если у вас есть маленькие дети, вам могут помочь медсестры по охране материнства и детства или педиатры. Они могут объяснить, как действуют вакцины, обсудить преимущества иммунизации и риски заболеваний и обрисовать возможные варианты.
Прежде чем вы согласитесь на вакцины, ваш провайдер иммунизации должен предоставить вам всю информацию, необходимую для принятия обоснованного решения. Ваше согласие должно быть добровольным, без какого-либо давления, принуждения или манипуляции.И вам не нужно давать свое согласие, пока ваш провайдер иммунизации не объяснит риски и преимущества.
Помните, вы можете не торопиться, прежде чем принимать решение об иммунизации. Вам не нужно принимать решение на месте. Вы всегда можете записаться на прием, чтобы задать больше вопросов или продолжить иммунизацию.
Где я могу получить дополнительную информацию об иммунизации?
Узнайте больше об иммунизации, поговорив со своим врачом.Лучше всего начать с вашего терапевта. Вы также можете спросить у медсестры или специалиста вашей клиники.
Также много информации в Интернете. Если вы хотите узнать больше об иммунизации, ознакомьтесь с информацией правительства Австралии о часто задаваемых вопросах, безопасности вакцин и мифах об иммунизации.
При поиске информации об иммунизации придерживайтесь надежных поставщиков информации, например:
Куда обратиться за помощью
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена:
Департамент здравоохранения и социальных служб — RHP & R — Охрана здоровья — Отдел профилактики и контроля инфекционных заболеваний
Последнее обновление:
Апрель 2018 г.
Контент на этом веб-сайте предоставляется только в информационных целях.Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены совета вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте. Всем пользователям рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах.Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
Каковы побочные эффекты спинномозговой инъекции?
Спина, будучи центром и самой важной частью человеческого тела, очень тонкая. Таким образом, боль в спине — это боль, которая может уложить человека в постельный режим, если она станет сильной и на нее не обратят внимание.Помимо хирургических операций и безоперационных процедур, существуют уколы от боли в спине. Эти инъекции используются в качестве варианта лечения с эпидуральными инъекциями спинномозговых стероидов, которые используются при боли в спине и шее, инъекциями в крестцово-подвздошную область и инъекциями в фасеточные суставы.
Что такое спинномозговые инъекции?
Спинальные инъекции можно использовать двумя способами. Во-первых, их можно использовать для диагностики источника боли в таких областях, как спина, нога и шея.Во-вторых, эти спинномозговые инъекции используются в качестве лечения для снятия боли и напряжения в спине. Спинальные инъекции обычно используются в качестве комплексной программы лечения, и эти методы лечения обычно включают программы упражнений для улучшения и поддержания подвижности и стабильности позвоночника.
Спинальные инъекции всегда делаются под контролем рентгена, что называется рентгеноскопией. Этот процесс проводится для подтверждения места нахождения лекарства и его безопасности. Таким образом, перед введением лекарства вводится жидкий контраст.Если контраст не поступает в точное место, хирург изменяет положение иглы, а затем вводится дополнительный краситель до тех пор, пока поток не станет правильным.
Существует множество инъекций в позвоночник, каждая из которых имеет свою собственную роль и преимущества для пациента и для улучшения качества жизни человека. Когда инъекции позвоночника сочетаются с физическим режимом реабилитации, можно ожидать долгосрочного решения для спины и шеи.
Виды спинномозговых инъекций
Типы инъекций, описанные ниже, используются для лечения и диагностики определенных состояний повреждений и травм, а также помогают врачам, а также пациентам лучше контролировать свое здоровье.Инъекции в позвоночник и место их введения различаются, и каждый из них используется для лечения определенного вида боли, но цель одна. Типы следующие.
Поясничная эпидуральная инъекция стероидов
Поясничная эпидуральная инъекция стероидов делается в нижнюю часть спины, называемую поясничной областью, и вводится в пространство эпидуральной анестезии, чтобы достичь канала нерва. Процесс инъекции контролируется рентгеновским аппаратом, известным как рентгеноскопия, и используется для лечения боли в пояснице и ноге.
Трансфораминальная эпидуральная стероидная инъекция пиломатериалов
Эта инъекция используется для снятия боли в пояснице, а также общей боли в спине. Эту инъекцию также можно использовать для снятия боли при ишиасе. Для лечения используется игла, и до начала действия стероидов требуется несколько дней. Результат этой инъекции гораздо менее опасен по сравнению с другими инвазивными методами.
Каудальная эпидуральная инъекция стероидов
Каудальная инъекция вводится прямо в нижнюю часть спины, возле копчика.Целью этой инъекции являются спинномозговые нервы, где игла используется для направления области, известной как крестцовый перерыв, которая находится над копчиком. Стероид вводится прямо в позвоночный канал.
Торакальная эпидуральная инъекция стероидов
Инъекция грудного эпидурального стероида используется не только для лечения боли в спине, но также для лечения боли в боку и животе. Как указывалось в других случаях, этот процесс улучшится через несколько дней.Эта инъекция нацелена не только на поясницу и шею, но больше на лечение боли в средней части спины. Причины боли в таких областях включают грыжу диска и травму, вызванную стенозом позвоночника.
Эпидуральная инъекция спинномозговых стероидов
Эпидуральная спинальная инъекция стероидов — эффективная процедура при болях в спине. ЭСИ — это распространенный метод лечения воспаления, связанного с болью в пояснице, а также боли в руке, связанной с шеей. В обоих этих случаях происходит воспаление спинномозговых нервов из-за сужения ходов.Сужение таких ходов происходит из-за нескольких причин, таких как костная шпора, грыжа межпозвоночного диска, утолщение связок и спондилолистез.
Некоторые эпидуральные инъекции спинномозговых стероидов используются как средство для облегчения боли, а некоторые — просто как диагностический инструмент для лечения пациентов. Существует три способа доставки стероида в эпидуральное пространство, а именно: интерламинарный доступ, каудальный доступ и трансформационный подход.
При интерламинарном доступе игла помещается сзади эпидурального пространства и доставляет стероид в более широком диапазоне.При каудальном доступе используется небольшое костное отверстие, расположенное рядом с копчиком, которое также называется крестцовым перерывом. Наконец, при трансформационном подходе, который также известен как блокада нерва, игла помещается вдоль нее, а затем лекарство помещается в нервную гильзу.
Все три процесса выполняются амбулаторно. Некоторые пациенты не могут сделать инъекцию и просят о легкой процедуре, в то время как другие принимают местную анестезию и проходят процедуру.
Эпидуральные побочные эффекты инъекции спинномозговых стероидов
Следует отметить, что эта процедура имеет свои риски и побочные эффекты, возникающие из-за самого приема стероидов.Эти побочные эффекты редки по сравнению с пероральными стероидами. Некоторые из зарегистрированных побочных эффектов:
Усиление боли, головная боль, которая проходит в течение 24 часов, беспокойство, бессонница, лихорадка, тяжелый артрит бедер, высокий уровень сахара в крови и язвы в желудке.
Селективная блокада корня нерва
SNRB, или более известный как избирательная блокада нервных корешков, используется для диагностики и лечения воспаленного спинномозгового нерва. Медикаментозный анестетик со стероидом вводится прямо возле позвоночного нерва в межпозвонковые мастера.Лекарство помогает притупить боль, вызванную нервом.
Когда стероиды используются для лечения человека, они пропускаются с анестетиками или используются отдельно. Чтобы предотвратить инфекцию, кожу над обработкой тщательно очищают, а затем вводят небольшое количество красителя, чтобы проверить точное положение иглы и предотвратить инъекцию в кровеносный сосуд. В случае шейного отдела позвоночника одна инъекция дала положительный результат у 75% пациентов, и результат был зафиксирован через шесть месяцев.В случае поясничного отдела позвоночника одна инъекция привела к улучшению только 46% пациентов, и результат был зарегистрирован через год. Рекомендуется начать лечение по рекомендации врача, как только боль уменьшится.
Побочные эффекты селективной блокады корня нерва
Некоторые из распространенных побочных эффектов инъекций селективной блокады нервных корешков:
- Сыпь и зуд
- Увеличение веса человека
- Дополнительная энергия
- Болезненность в области укола
- Кровотечение
- И, в редких случаях, смерть.
Инъекция фасеточного соединения
Инъекции в фасеточные суставы используются в диагностических и терапевтических целях и вводятся вокруг фасеточных суставов. Это небольшие суставы, расположенные между позвонками на задней части спинного мозга. Этот тип инъекции используется при боли, вызванной дегенеративными заболеваниями или травмой.
Боль в шее, средней части спины и пояснице лечится с помощью инъекции в фасеточный сустав. Доступны два метода инъекции: один — вводят анестетик непосредственно в суставы, а второй — обезболивают нервы, несущие боль.В случае облегчения боли с помощью инъекции анестетика в сустав, терапевтическая инъекция используется для длительного снятия боли в шее и пояснице. Для пациентов, которые все еще пытаются понять, в чем причина боли в спине, инъекция в фасеточный сустав — хороший вариант.
Процедура инъекции в фасеточный сустав выполняется без седативных средств, и пока пациент лежит на животе, исследуемая область спины очищается, чтобы избежать инфекции.Процесс инъекции занимает всего несколько минут, в то время как весь процесс занимает от двадцати до тридцати минут. Врач обычно советует пациенту избегать любой тяжелой деятельности за день до инъекции, а в случае применения седативных средств пациенту рекомендуется не садиться за руль в течение 24 часов после инъекции.
Побочные эффекты инъекции фасеточного сустава
Ниже приведены побочные эффекты инъекции в фасеточный сустав:
Аллергическая реакция: Нет опасных для жизни аллергий, и они обычно связаны с стероидами и рентгеновским контрастом.Зарегистрированы очень редкие случаи аллергии на анестетики.
Инфекция: Менее чем в 1–3% случаев произошло незначительное инфицирование. Тяжелые инфекции редко возникают в 0,1% фасеточных инъекций.
Обычный побочный эффект — минимальная боль. В некоторых случаях в организме пациента проявляются реакции на лекарства, такие как кортизон. Другие зарегистрированные побочные эффекты включают головокружение и болезненность мышц.
Инъекция в крестцово-подвздошный сустав
Как следует из названия, эта инъекция представляет собой инъекцию анестетика и стероида, вводимых в крестцово-подвздошный сустав пациента.Эта конкретная инъекция служит многим целям. Инъекция в крестцово-подвздошную кость выполняется для локализации боли и ее возникновения за счет уменьшения боли в пояснице пациента. С этой конкретной инъекцией связаны такие риски, как инфекция, усиление боли, высокий уровень сахара в крови, повреждение седалищного нерва и аллергическая реакция.
В случае ишиаса людям, страдающим аллергией на анестезию, пациентам с нарушениями свертываемости крови, сердечной недостаточностью или диабетом, а также пациентам, страдающим опухолью, следует избегать инъекции в крестцово-подвздошный сустав.Инъекция уменьшает боль и улучшает гибкость спины. Крестцово-подвздошная инъекция может быть сделана группой врачей-профессионалов, включая радиолога, хирурга-ортопеда, спортивного врача и ревматолога. Крестцово-подвздошную инъекцию должен делать медицинский работник, который знает, как справиться с осложнениями, возникающими во время и после инъекционных процедур.
Побочные эффекты инъекции в крестцово-подвздошный сустав
Часто спрашивают, имеет ли инъекция в крестцово-подвздошную клетку побочные эффекты.Это безопасно? Стоит ли оно того?
К настоящему времени зарегистрированы некоторые общие и потенциальные побочные эффекты: синяк при виде инъекции в крестцово-подвздошный сустав, аллергическая реакция, которая может быть вызвана анестезией или стероидом, инфекция, если кожа не очищалась до и после инъекции, усиление боли, снижение гибкости и эластичности окружающих связок и мягких тканей и дегенерация хряща. Некоторыми негативными эффектами могут быть такие побочные эффекты, как увеличение веса, артериального давления и уровня сахара в крови.
Инъекция боли в спине
Инъекция в спину рекомендуется врачом, если все процедуры не помогли уменьшить боль и пациент потерял гибкость. Инъекции в спину помогают решить две основные проблемы: воспаление или повреждение нерва и стеноз позвоночного канала.
Воспаление обычно возникает в области шеи и спины человека, и врачи называют его радикулопатией . В этом случае боль стреляет резко от поясницы к ногам или от шеи к рукам.Еще одной причиной радикулопатии может стать грыжа межпозвоночного диска.
Стеноз позвоночного канала означает, что позвоночник сужен, и это связано с давлением грыжи межпозвоночного диска на спинной мозг. Эта боль, возникающая из-за стеноза, может усиливаться во время занятий и может успокаиваться в состоянии покоя.
Для облегчения боли существует несколько инъекций, таких как эпидуральная анестезия, как указано выше, блокада нерва и дискография. Инъекции в спину могут иметь побочные эффекты, такие как тошнота, рвота, головная боль, болезненность и боль в месте инъекции.Уколы могут вызвать кровотечение и инфекцию, хотя это случается редко, но поговорить с врачом будет очень полезно.
Риски спинномозговой инъекции
Риски, связанные с операциями на позвоночнике:
- Кровотечение
- Инфекция
- Травма нерва
- Арахноидит
- Паралич
- Аваскулярный некроз
- Головная боль
- Слабость мышц
В этой статье были описаны все инъекции и их побочные эффекты.



 Избыточная блокировка мышц приводит к ухудшению лимфооттока и формированию пастозности.
Избыточная блокировка мышц приводит к ухудшению лимфооттока и формированию пастозности.
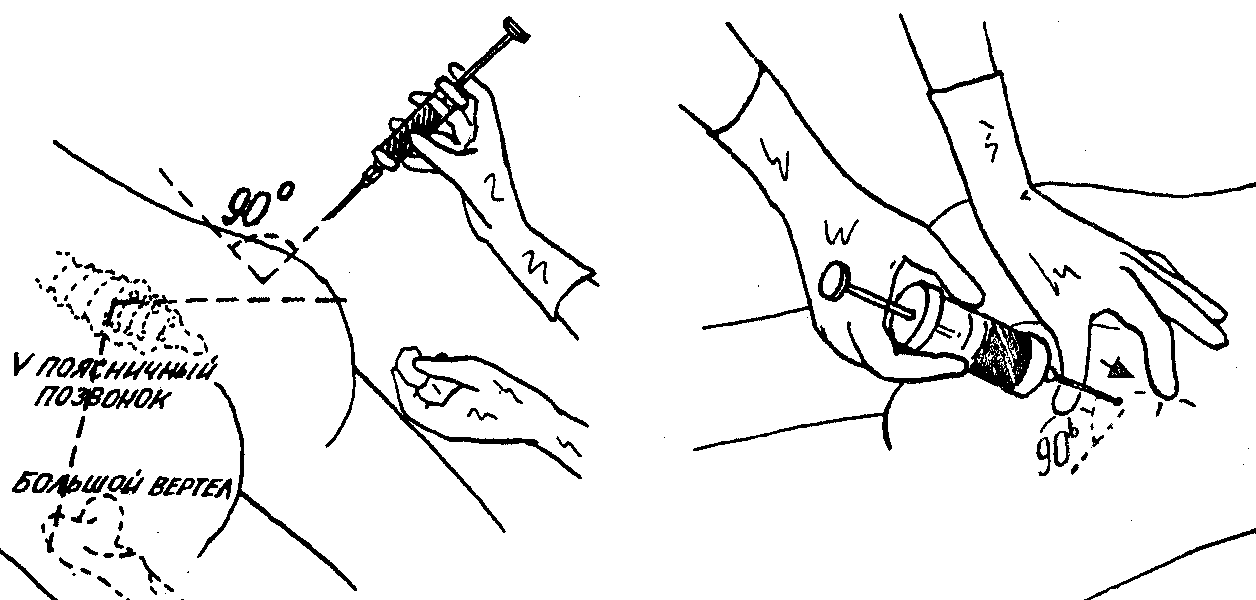

 Бактериальная инфекция, осложняющая введение филлера гиалуроновой кислоты. Пациент обратился за вторым мнением.
Бактериальная инфекция, осложняющая введение филлера гиалуроновой кислоты. Пациент обратился за вторым мнением.


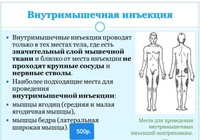 Это крайне редкое осложнение, и будет использоваться стерильный метод.
Это крайне редкое осложнение, и будет использоваться стерильный метод. Это почти всегда работает. Если этого не произошло, обратитесь к рентгенологу, проводившему процедуру, или к лечащему врачу. В больнице может быть проведена процедура (называемая эпидуральной кровью), которая имеет очень высокий уровень успеха при лечении головных болей в позвоночнике.
Это почти всегда работает. Если этого не произошло, обратитесь к рентгенологу, проводившему процедуру, или к лечащему врачу. В больнице может быть проведена процедура (называемая эпидуральной кровью), которая имеет очень высокий уровень успеха при лечении головных болей в позвоночнике. Пожалуйста, сообщите своему врачу обо всех известных вам медицинских аллергиях перед процедурой. Если у вас есть какие-либо вопросы, вы можете задать их врачу, проводящему процедуру, до подписания формы согласия.
Пожалуйста, сообщите своему врачу обо всех известных вам медицинских аллергиях перед процедурой. Если у вас есть какие-либо вопросы, вы можете задать их врачу, проводящему процедуру, до подписания формы согласия. Это не должно вызывать беспокойства и не требует лечения.
Это не должно вызывать беспокойства и не требует лечения.