У здорового человека может обнаруживаться не более 1% патогенной флоры от общей микробиоты кишечника. Развитие патогенов (болезнетворных микробов) подавляется полезными микроорганизмами, заселяющими ЖКТ. Попадая в организм с некачественными, грязными или недостаточно термически обработанными продуктами, болезнетворные микробы не вызывают заболевания до тех пор, пока не произойдет снижение иммунитета. Тогда они начинают интенсивно размножаться, убивают полезную флору, вызывают патологические процессы в кишечнике и других органах.

В кишечнике любого человека существуют различные микроорганизмы
Разновидности патогенных микробов
Все болезнетворные микроорганизмы можно разделить на две большие группы:
- Условно-патогенная микрофлора кишечника, включающая в себя стрептококки, стафилококки, кишечную палочку, иерсении, пептококки, клебсиеллы, протеи, грибы рода Aspergillus и дрожжеподобные грибы Candida. Они постоянно находятся в организме человека, но свои патогенные свойства проявляются при снижении уровня резистентности.
- Патогенная флора кишечника, представленная сальмонеллами, клостридиями, холерным вибрионом, отдельными штаммами стафилококков. Данные микробы не являются постоянными обитателями кишечника, слизистых оболочек и других органов и тканей. Попадая в них, микроорганизмы начинают интенсивно размножаться, вытеснять полезную микрофлору и вызывать развитие патологических процессов.
Самые распространенные представители УПФ
Наиболее многочисленными группами условно-патогенной флоры являются стафилококки и стрептококки. Проникая в организм человека через микротравмы слизистых оболочек и кожи, они вызывают стоматит, тонзиллит, гнойные воспаления ротовой полости и носоглотки, пневмонию. Разносясь с током крови, бактерии проникают во внутренние органы, что приводит к менингиту, ревматизму, поражению сердечной мышцы, почек и мочевыводящих путей.
У ребенка патогенные штаммы стрептококков вызывают скарлатину, часто протекающую в тяжелой септической форме с поражением сердца, миндалин, головного мозга и верхнего слоя эпидермиса.
Патогенные свойства клебсиеллы
Представители рода Klebsiella вызывают тяжелые поражения кишечника, дыхательной и мочеполовой системы. В тяжелых случаях происходит разрушение мозговых оболочек, развитие менингита, а также фиксируются явления сепсиса, приводящие к летальному исходу. Данные представители патогенной кишечной флоры вырабатывают сильные токсины, убивающие все полезные микроорганизмы.

Палочка Клебсиелла под увеличением
Наиболее часто поражение клебсиеллой наблюдается у новорожденных младенцев, имеющих патологии развития или родившихся раньше срока. Так как кишечник ребенка еще не заселен полезной флорой, оказывающей подавление болезнетворного агента, то у малышей возникают менингиты, пневмонии, пиелонефриты и даже явления сепсиса. Лечение осложняется тем фактором, что бактерии рода Klebsiella невосприимчивы к большинству имеющихся в настоящее время антибиотиков.
Условно-патогенные и патогенные грибы
Грибы рода Candida часто становятся виновниками молочницы. Помимо этого, они вызывают поражение слизистых оболочек ротовой полости, кишечника, мочевыводящих путей и наружных половых органов. Деформация ногтевых пластин, их отслоение и появление неприятного запаха также связано с интенсивным ростом грибов рода Кандида.
А вот плесневые грибы, представленные родом Aspergillus, паразитируют в легких человека, длительное время не проявляя симптоматики заболеваний.
Представители патогенной флоры
Патогенные штаммы кишечной палочки и сальмонеллы являются основными возбудителями кишечных инфекций, сопровождающихся диареей, интоксикацией, лихорадкой, рвотой и поражением слизистой оболочки ЖКТ.

Клостридии в кишечнике
Наиболее известные бактерии рода Clostridium вызывают ботулизм, газовую гангрену и столбняк. При данных заболеваниях поражается нервная система и мягкие ткани. А вот поражение желудочно-кишечного тракта происходит при попадании в организм:
- C.difficile, вызывающих псевдомембранозный колит;
- С.perfringens типа А, провоцирующих развитие пищевых токсикоинфекций и некротических энтеритов.
Такой представитель патогенной флоры кишечника, как холерный вибрион Vibrio cholerae, вызывает холеру. При усиленном размножении данного микроорганизма нарушается функция ЖКТ, появляется рвота, водянистая диарея, наступает быстрое обезвоживание, которое может привести к летальному исходу.
Заселение микрофлоры у новорожденных
Желудочно-кишечный тракт новорожденного ребенка не заселен флорой, поэтому его организм очень восприимчив к различным инфекциям. Дисбактериоз в этот период может возникнуть из-за попадания в кишечник большего количества условно-патогенных микробов, чем представителей полезной флоры. Если малыша вовремя начать грамотно лечить, заселяя его пищеварительный тракт при помощи препаратов, содержащих бифидо- и лактобактерии, то удастся избежать развития патологических процессов во внутренних органах.
В норме заселение полезной флорой происходит постепенно. Микроорганизмы поступают в кишечник с материнским молоком, размножаются, достигают определенной концентрации и начинают выполнять свои функции.

Груднички очень чувствительны к дисбактериозу
Причины, способствующие развитию патогенной флоры
Медики выделяют перечень основных причин, приводящих к появлению дисбактериоза. К ним относятся:
- Несбалансированный рацион питания, при котором в организм поступает много простых углеводов и белковых продуктов, вызывающих развитие гнилостной микрофлоры и метеоризм кишечника. Также сюда стоит отнести употребление пищи, содержащей большое количество искусственных красителей, консервантов, нитратов и пестицидов.
- Длительное или необоснованное лечение антибиотиками, которые уничтожают не только патогенную флору, но и полезные микроорганизмы.
- Проведение химиотерапии, прием противовирусных препаратов, воздействие радиоактивных изотопов, неправильно подобранная гормонотерапия.
- Развитие воспалительных процессов в кишечнике, приводящих к изменению pH, при котором погибают лакто- и бифидобактерии, а их место занимает УПФ.
- Наличие кишечных гельминтов, выделяющих большое количество токсинов, которые способствуют снижению иммунитета.
- Хронические и острые инфекции, сопровождающиеся снижением выработки антител и общей резистентности организма (ВИЧ, гепатит C и B, герпес и другие).
- Сахарный диабет, злокачественные новообразования, поражения печени и поджелудочной железы.
- Перенесенные сложные операции, истощение, сильное переутомление, длительное пребывание в состоянии стресса.
- Бесконтрольное очищение прямой кишки при помощи клизм, частое или неправильное проведение колоногидротерапии.
- Несоблюдение правил личной гигиены, употребление в пищу испорченных продуктов.
В список людей, склонных к проявлению дисбактериоза, входят новорожденные дети, люди преклонного возраста, а также взрослые, имеющие врожденные или приобретенные аномалии ЖКТ.
Наиболее распространенные признаки дисбактериоза
Специалисты выделяют 4 стадии дисбактериоза кишечника, симптомы которых имеют несколько существенных отличий. Первая и вторая фазы практически никогда не проявляются клинически. Пациенты, которые очень внимательно прислушиваются к своему организму, могут заметить появление легкой слабости, утомляемости, небольшого чувства тяжести в области солнечного сплетения, образование газов и урчание в кишечнике.

Ощущение боли часто сопровождает дисбактериоз
Однако чаще всего человек не придает этому должного значения, списывая на стрессы, нехватку витаминов, недосыпание, переутомление и другие факторы, которые в последнее время для многих стали нормой жизни.
Когда наступает третья стадия, начинают проявляться следующие признаки интенсивного размножения патогенной микрофлоры в кишечнике:
- Диарея, развивающаяся в результате усиления перистальтики кишечника, нарушения функции всасывания воды и интенсивного синтеза желчных кислот. На четвертой стадии кал становится зловонным, может содержать примеси слизи, крупных непереваренных кусочков пищи, прожилки или сгустки крови. У людей преклонного возраста дисбактериоз чаще проявляется в виде запоров, когда организм не может самостоятельно очистить кишечник от каловых масс. Для этого требуются клизмы или слабительные препараты.
- Частые вздутия живота в результате развития бродильных процессов и усиленного газообразования, сопровождающиеся болью. Вздутие тонкого кишечника провоцирует боли вокруг пупка. Образование газов в толстом отделе проявляется болевой реакцией в нижней правой части живота.
- Явления интоксикации, к которым относятся тошнота, рвота, повышение общей температуры тела, слабость, частые головные боли.
Так как в результате нарушения всасывания питательных веществ организм недополучает необходимые витамины и минералы, то на четвертой стадии дисбактериоза наблюдаются:
- сухость кожи;
- бледность кожи и видимых слизистых оболочек;
- стоматиты, гингивиты и прочие воспалительные явления в ротовой полости.
Очень остро на нехватку биологически активных веществ реагируют волосы и ногти. Они истончаются, начинают ломаться, становятся тусклыми и безжизненными.
Осложнения, вызываемые дисбактериозом
Если лечение оказывается несвоевременно или не в полном объеме, то в организме начинают развиваться патологические процессы, которые часто имеют тяжелые и даже необратимые последствия.
Наиболее частыми из них являются:
- хронические гастриты, колиты и энтериты;
- перитониты, возникающие в результате разрушения стенки кишечника патогенной флорой;
- обезвоживание организма;
- осложнение другими инфекциями, происходящее на фоне снижения иммунитета;
- физиологические и структурные нарушения в поджелудочной железе и печени;
- извращение или отсутствие аппетита и, как следствие, истощение.

Чтобы не доводить заболевание до серьезных осложнений, необходимо вовремя обратиться к врачу
Крайней стадией является сепсис, когда патогенная флора из кишечника проникает в кровяное русло и с током крови разносится во все жизненно важные органы и ткани. В этом случае предотвратить летальный исход можно, только начав своевременно лечить пациента при помощи интенсивной терапии в условиях клиники.
Медикаментозная терапия
Лечение дисбактериоза должно быть комплексным. После установления причины его возникновения и стадии развития врач назначает медикаментозную терапию и диету, разрабатывает меры, предупреждающие повторное возникновение заболевания. Также он прописывает препараты, устраняющие последствия разрушительного действия патогенной флоры, восстанавливающие иммунитет, насыщающие организм недостающими витаминами и минералами.
При дисбактериозе кишечника применяются следующие группы лекарственных веществ:
- пробиотики, которые содержат полезные лакто- и бифидобактерии, подавляющие рост патогенной флоры;
- пребиотики, содержащие вещества, стимулирующие размножение полезных микроорганизмов;
- симбиотики, совмещающие в себе действие двух описанных выше групп лекарственных средств;
- ферментные препараты;
- сорбенты, способные связывать и выводить из организма токсические вещества, продукты распада и гниения.
При наличии четвертой стадии дисбактериоза назначаются антибиотики. В оптимальном варианте необходимо сдать анализ кала для того, чтобы выяснить, какой именно препарат следует применять в каждом конкретном случае.

Правильно назначенное лечение способствует быстрому восстановлению организма
При обнаружении патогенных грибов назначаются противогрибковые препараты.
Диетотерапия
Ускорению развития патогенной флоры в кишечнике способствуют:
- мучные и кондитерские изделия;
- сахар и продукты, содержащие его в большом количестве;
- копчености;
- квашения;
- бобовые;
- цельное молоко;
- газированные и алкогольные напитки;
- жареная пища.
Поэтому, задумываясь, как избавиться от явлений дисбактериоза, следует убрать эти продукты из своего рациона.
Вместо них стоит употреблять достаточное количество:
- овощей, не содержащих крахмал;
- зелени;
- кисломолочных продуктов;
- каш из гречихи, овсяных хлопьев, бурого риса, пшеницы;
- мяса курицы, перепелок, кроля, индейки, телятины.
Некоторые фрукты (яблоки, бананы) могут вызывать брожение. Поэтому при проблемах с кишечником их потребление следует ограничить. Но здесь стоит уточнить, что при лечении дисбактериоза кишечника народными средствами, рекомендовано потребление печеных яблок. Они, как губка, впитывают в себя токсические продукты, способствуют остановке диареи, насыщают организм питательными веществами, обеспечивают нужное количество клетчатки.

Соответствующее питание является неотъемлемой частью лечения дисбактериоза кишечника
Овощи также стоит употреблять в тушеном, вареном или запеченном виде. Хлеб лучше немного подсушить в тостере или духовом шкафу.
Чтобы предотвратить интенсивное развитие патогенной флоры в кишечнике, следует соблюдать правила личной гигиены, избегать чрезмерных эмоциональных и физических нагрузок, несбалансированных диет и бесконтрольного приема антибиотиков.

Имею два образования: техническое и экономическое. Также интересуюсь воспитанием детей, медициной, женскими темами, путешествиями, психологией, а также дизайном и ремонтом.
Условно-патогенные микроорганизмы – это бактерии и грибки, которые при нормальных условиях не приносят вред человеку. Они мирно сосуществуют с организмом без вреда для здоровья. Однако если состояние человека ухудшается, снижается местный иммунитет, то микроорганизмы из этой группы могут вызвать воспаление и привести к инфекции.
Условно-патогенная микрофлора – это микроорганизмы, которые обитают в кишечнике человека. В норме они могут содержаться в небольших количествах. Повышение числа условно-патогенных бактерий может быть признаком патологического процесса.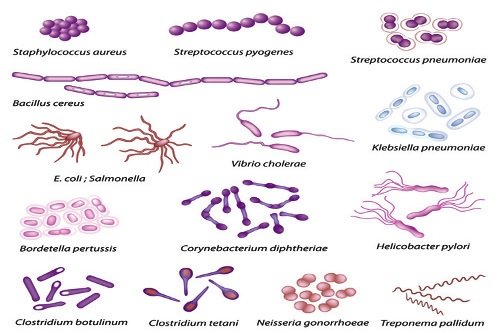
Представители кишечной флоры
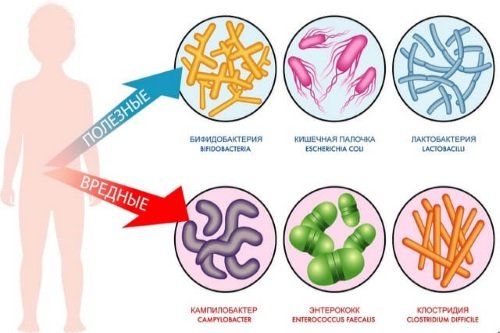
Все микроорганизмы, обитающие в кишечнике, делятся на три основные группы:
- Нормальные микроорганизмы. Содержатся постоянно в толстом и тонком кишечнике, находятся в симбиозе с человеческим организмом. Обнаружение бактерий из этой группы в кишечнике не является признаком заболевания.
- Условно-патогенные микроорганизмы. Микроорганизмы из этой группы могут содержаться в кишечнике человека, не принося ему вреда. При нарушении состояния слизистой органа возможно развитие инфекции вследствие размножения бактерий.
- Патогенные микроорганизмы. Не могут размножаться в организме здорового человека. Наличие патогенных бактерий – достоверный признак патологического процесса.
Микроорганизмы в кишечнике человека
| Нормальные | Условно-патогенные | Патогенные | |
|---|---|---|---|
| Наименование бактерий |
|
Условно-патогенные бактерии
Протеи
Протеи – это микроорганизмы, которые могут вызвать активную кишечную инфекцию при нарушении местного иммунитета и общем ухудшении состояния организма. У пациентов с протейным заражением возникает сильная диарея, резко снижается аппетит, может возникать повторная рвота. Стул водянистый, зеленого цвета, с неприятным запахом. Может появляться вздутие живота, сильные боли.
Клебсиеллы
Клебсиеллы – это микроорганизмы, которые часто обитают в кишечнике. При развитии инфекции у пациента резко появляются симптомы заболевания – повышение температуры, рвота, жидкий стул с примесью непереваренных фрагментов пищи. Клебсиеллезная инфекция особо опасна тем, что наиболее часто она встречается у детей, особенно в раннем возрасте.
Кампилобактеры
Кампилобактеры – это микроорганизмы, которые также входят в условно-патогенную микрофлору. Активное заражение этими бактериями наиболее часто встречается у детей, беременных и людей с тяжелыми заболеваниями. Заболевание начинается остро, с резкого повышения температуры, появления болей в мышцах. Затем присоединяется многократная рвота и сильная диарея.
Псевдомонады
Псевдомонады – это микроорганизмы, которые вызывают синегнойную инфекцию. Для нее характерны сильные боли в животе, появление жидкого стула. Затем возможно повышение температуры, общая слабость, интоксикация организма. Без должного лечения заболевание может перейти в генерализованную форму – появляется тяжелый сепсис, который требует экстренного вмешательства врачей.
Стрептококки
Стрептококки – это микроорганизмы, которые вызывают особо тяжелые кишечные инфекции. Такая закономерность объясняется тем, что они вызывают воспалительные процессы и нарушают перистальтику кишечника. Возникают симптомы поражения кишечника – диарея и боли в животе, которые могут также сопровождаться рвотой.
Серрации
Серрации – это условно-патогенные микроорганизмы, которые могут привести к развитию тяжелого диарейного синдрома. Инфицирование этим микроорганизмом сопровождается учащением стула, вплоть до 15-20 раз в сутки. Характер испражнений при этом также изменяется – они становятся водянистыми, может обнаруживаться примесь желчи или крови. Выраженная форма заболевания сопровождается сильными болями в нижней части живота.
Дрожжеподобные грибки
Грибки из рода Кандида могут вызвать тяжелую кишечную инфекцию. К ее симптомам относятся боли, диарея с примесью крови в стуле. Проявления со стороны пищеварительного тракта сопровождаются также общей интоксикацией организма – повышением температуры тела, общей слабостью, снижением аппетита.
Нормы содержания условно-патогенных микроорганизмов в кишечнике человека
| Условно-патогенный микроорганизм | Норма содержания |
|---|---|
| Клебсиеллы | Меньше 104 клеток |
| Протеи | Меньше 104 клеток |
| Псевдомонады | Меньше 103 клеток |
| Кампилобактер | Меньше 104 клеток |
| Цитробактер | Меньше 104 клеток |
| Непатогенные штаммы стрептококков | Меньше 104 клеток |
| Дрожжеподобные микроорганизмы из рода Кандида | Меньше 103 клеток |
| Клостридии | Меньше 103 клеток |
Как проверить содержание условно-патогенной флоры
Для диагностики состояния микрофлоры кишечника применяется анализ на условно-патогенную микрофлору (УПФ). Исследование позволяет определить точное содержание микроорганизмов из этой группы. По полученному показателю можно судить о состоянии кишечника и наличии патологического процесса.
Анализ назначается, когда у врачей возникает подозрение на кишечную инфекцию. Исследование позволяет провести дифференциальную диагностику между различными поражениями пищеварительной системы. Большинство из этих заболеваний протекает со схожей симптоматикой. Только бактериологический анализ помогает определить точно, какой микроорганизм вызвал патологию. На основании полученных результатов будет подбираться соответствующее лечение.
Для проведения диагностики используется кал пациента. За несколько дней до исследования пациенту необходимо отказаться от использования ректальных свечей или масел. Желательно провести анализ до начала антибиотикотерапии, так как медикаментозная терапия может неблагоприятно повлиять на полученный результат.
После доставки кала в лабораторию проводится его бактериологический анализ. Специалисты не только определяют наличие микроорганизмов в кале, но и подсчитывают их количество. По уровню содержания бактерий можно судить о том, является ли появление микроорганизма в кале вариантом нормы или признаком патологии. Через несколько дней пациент получает заключение специалиста о составе его кишечной микрофлоры, с которым он должен прийти к своему лечащему врачу. Доктор оценит результаты и назначит подходящую медикаментозную терапию инфекции.
Лечение условно-патогенных инфекций
Главным компонентом терапии является введение антибиотиков, сульфаниламидов или прочих противомикробных препаратов. Первоначально пациенту назначается препарат широкого спектра действия, который может сдерживать размножение практически всех условно-патогенных микроорганизмов.
При условно-патогенной инфекции в обязательном порядке проводится бактериологическое исследование кала. Во время его проведения определяется не только вид микроорганизма, вызвавшего заболевание, но и его чувствительность к антибактериальным препаратам. Поэтому после получения результатов назначается то лекарственное средство, которое точно действует на эту бактерию.
Подбор дозировки препарата зависит от множества факторов. На него влияет активность прогрессирования симптомов, тяжесть течения заболевания и общее состояние пациента. Большое значение имеют сопутствующие патологии, которые способствуют более продолжительному течению заболевания.
Большинство кишечных инфекций сопровождается появлением сильной интоксикации организма. Для коррекции этого состояния пациенту назначаются противовоспалительные препараты, которые снижают активность патологического процесса. Больной должен много пить, чтобы восполнить потерю жидкости. При сильно выраженном интоксикационном синдроме требуются более активные мероприятия – инфузионная терапия.
Также важно устранить боли в животе. Для этого используются анальгетики или спазмолитики. Дополнительные меры лечения будут зависеть от особенностей течения заболевания у пациента и его симптомов.
ММА имени И.М. Сеченова
В желудочно–кишечном тракте человека обитает множество бактерий, которые, по сути, являются симбионтами своего «хозяина». Как это ни парадоксально звучит, организм «хозяина» так же нуждается в микробных обитателях, как и они в его поддержке.
Основная часть микроорганизмов поступает в просвет желудочно–кишечного тракта из ротоглотки и с пищей.
В составе нормальной микрофлоры желудочно–кишечного тракта выделено более 400 видов непатогенных аэробных и факультативно анаэробных бактерий.
В кишечный биоценоз входит также небольшое количество условно патогенных организмов, образующих так называемую «остаточную популяцию»: стафилококки, грибы, протей, гемолитические штаммы (E.coli).
Состав микрофлоры неодинаков на всем протяжении желудочно–кишечного тракта. В верхнем и среднем отделах тонкой кишки популяция микроорганизмов сравнительно небольшая (в начале тощей кишки их содержание не более 100 микроорганизмов на 1 мл содержимого) и включает преимущественно грамположительные факультативные аэробы, небольшое количество анаэробов, дрожжей и грибов.
По мере приближения к илеоцекальному клапану состав микролоры начинает все более походить на популяцию толстой кишки. В дистальном отделе подвздошной кишки содержание микробов составляет 105–108/г кишечного содержимого.
Наибольшее содержание микроорганизмов наблюдается в толстой кишке. Здесь их концентрация достигает 1010–1011 и более на 1 г содержимого.
В толстой кишке обитает основная масса анаэробных микроорганизмов. «Главную популяцию» (около 70%) составляют анаэробы – бифидобактерии и бактероиды. В качестве «сопутствующей популяции» выступают лактобациллы, кишечная палочка, энтерококки.
Бактерии, населяющие просвет желудочно–кишечного тракта, выполняют ряд функций, имеющих весьма важное значение для организма «хозяина».
Микробная популяция играет важнейшую роль во внутрипросветном пищеварении, в частности, участвует в переваривании пищевых волокон (целлюлозы), ферментативном расщеплении белков, высокомолекулярных углеводов, жиров и в процессе метаболизма вырабатывает ряд полезных для организма веществ.
Главный представитель анаэробной кишечной микрофлоры – бифидобактерии – синтезируют аминокислоты, белки, витамины В1, В2, В6, В12, викасол, никотиновую и фолиевую кислоты. Выдвинуто предположение, что некоторые вещества, вырабатываемые бифидобактериями, обладают антиоксидантными свойствами и способствуют снижению риска заболеваемости раком толстой кишки.
Среди аэробных микроорганизмов важнейшая роль в метаболических процессах принадлежит кишечной палочке, обладающей большим спектром функциональных свойств. E.coli вырабатывает несколько витаминов (тиамин, рибофлавин, пиридоксин, витамины В12, К, никотиновую, фолиевую, пантотеновую кислоты), участвует в обмене холестерина, билирубина, холина, желчных и жирных кислот, и, опосредованно влияет на всасывание железа и кальция.
Образующиеся под влиянием микрофоры продукты метаболизма белка (индол, фенол, скатол) оказывают регулирующее воздействие на перистальтическую активность кишечника.
В последнее время интенсивно изучается роль кишечной микрофлоры в формировании иммунологической реактивности и иммунологической толерантности организма.
Представители нормальной кишечной микрофлоры вырабатывают вещества с антибактериальной активностью (такие как бактериокины и короткоцепочечные жирные кислоты, лактоферрин, лизоцим), которые предотвращают внедрение патогенных микроорганизмов и подавляют избыточное размножение условно–патогенной флоры. Кишечные палочки, энтерококки, бифидобактерии и лактобациллы обладают наиболее выраженными антагонистическими свойствами в отношении патогенных штаммов.
Продуктами метаболизма молочнокислых бактерий (бифидобактерий, лактобацилл) и бактероидов являются молочная, уксусная, янтарная, муравьиная кислоты. Это обеспечивает поддержание показателя рН внутрикишечного содержимого на уровне 4,0–3,8, благодаря чему тормозится рост и размножение патогенных и гнилостных микроорганизмов в ЖКТ.
Ограниченные первоначально представления о «местной» защитной роли кишечных микроорганизмов существенно расширились за последние годы. Микробиологами и иммунологами подчеркивается важность непрерывного «общения» оганизма «хозяина» со своими симбионтами. Путем контакта с микробной популяцией через слизистую оболочку и постоянного проникновения небольшого количества бактерий, их антигенов и продуктов метаболизма в кровоток поддерживается необходимая напряженность иммунитета, в том числе, вероятно, поддерживается «тонус» противоопухолевой защиты.
Микрофлора желудочно–кишечного тракта активно участвует в химических превращениях многих веществ эндогенного и экзогенного происхождения, в частности, лекарств. В процессе кишечно–печеночной циркуляции вещества, поступающие из просвета кишечника в печень, подвергаются конъюгации с глюкуронатом, сульфатом и другими молекулярными остатками, и многие из них затем вновь выделяются с желчью. В просвете кишечника под действием ферментов кишечной микрофлоры они подвергаются деконъюгации и другим изменениям, после чего вновь всасываются и возвращаются в печень по воротной вене.
Механизмы поддержания нормального «микробного равновесия» в просвете желудочно–кишечного тракта и сдерживания микробного роста включают защитные факторы слизистой оболочки (бактерицидные свойства соляной кислоты желудка, выработка слизи и антител, главным образом, принадлежащих к классам иммуноглобулинов А и М), а также нормальную перистальтическую активность кишечника, в процессе которой часть бактерий регулярно удаляется во внешнюю среду. Целостность щеточной каёмки энтероцитов также выступает как важное звено защиты, поскольку выполняет роль «бактериального фильтра», препятствующего контакту бактерий с клетками слизистой оболочки.
Количественный и качественный состав кишечной микрофлоры может изменяться под воздействием различных факторов эндогенного или экзогенного происхождения. Однако это изменение следует рассматривать как вторичное по отношению к первопричинному фактору.
Избыточный бактериальный рост в кишечнике (в англоязычной литературе – bacterial overgrowth) – обусловлен нарушением качественного и количественного состава микробного биоценоза кишечника, размножением условно–патогенных бактерий в количестве, не свойственном здоровому человеку. Нельзя забывать, что избыточный бактериальный рост в кишечнике и связанные с ним клинические проявления представляет собой не самостоятельную нозологическую форму, а синдром.
Устаревший термин «дисбактериоз» использовать не совсем корректно, поскольку это название не в полной мере отражает сущность развивающихся нарушений.
С точки зрения микробиологии, избыточный бактериальный рост проявляется значительным уменьшением количества анаэробных представителей (особенно бифидобактерий), увеличением общего количества функционально неполноценных кишечных палочек («лактозо»–, «маннит»–, «индолоотрицательных»), содержанием гемолитических форм E.coli, созданием условий для размножения кандид.
Фоном для развития синдрома избыточного бактериального роста служат различные состояния, сопровождающиеся нарушением переваривания пищи, пассажа внутрипросветного содержимого; изменением иммунологической реактивности организма, ятрогенные воздействия на микрофлору кишечника.
При различных состояниях, сопровождающихся нарушением переваривания и всасывания пищи (врожденный дефицит ферментов, панкреатит, глютеновая энтеропатия, энтериты), невсосавшиеся питательные вещества служат питательной средой для избыточного размножения бактерий.
Нарушение пассажа внутрипросветного содержимого наблюдается при формировании межкишечных свищей, оперативных вмешательствах с формированием «слепых петель» кишечника, развитии дивертикулов, нарушении двигательной активности кишечника (запоры или поносы), кишечной непроходимости (обструктивной или паралитической). В этих условиях также создаются благоприятные условия для нарушения «бактериального равновесия».
При анацидных состояниях и иммунодефицитах утрачивается регулирующее влияние со стороны организма на поддержание состава кишечной микрофлоры.
Применение антибиотиков, кортикостероидов, цитостатиков, особенно у ослабленных и пожилых пациентов, сопровождаются вмешательством во взаимоотношения микрофлоры и макроорганизма.
Пожалуй, в качестве единственной самостоятельной нозологической формы избыточного бактериального роста в кишечнике выступает псевдомембранозный колит, который обусловлен избыточным размножением Clostridium difficile – облигатно–анаэробной грамположительной спорообразующей бактерии, обладающей природной устойчивостью к большинству широко применяемых антибиотиков. Популяция C.difficile в составе нормальной микрофлоры кишечника составляет примерно 0,01–0,001%; она существенно возрастает (до 15–40%) при приеме антибиотиков, угнетающих рост штаммов кишечной флоры, которые в норме подавляют жизнедеятельность C.difficile (в первую очередь, клиндамицина, ампициллина, цефалоспоринов).
Синдром избыточного бактериального роста характеризуется различными клиническими проявлениями, «наслаивающимися» на проявления основного заболевания.
Избыточное размножение бактерий в тонкой кишке является дополнительным фактором, поддерживающим воспаление слизистой оболочки, снижающим продукцию ферментов (в наибольшей степени – лактазы) и усугубляющим нарушение переваривания и всасывания. Эти изменения обусловливают развитие таких симптомов, как коликообразные боли в околопупочной области, метеоризм, диарея, похудание.
При преимущественном вовлечении в процесс толстой кишки пациенты предъявляют жалобы на неоформленный стул, метеоризм, ноющие боли в животе.
Выраженные нарушения равновесия в составе кишечной микрофлоры могут сопровождаться признаками гиповитаминоза В12, В1, В2, В3 (РР). У пациента выявляются трещины в углах рта, глоссит, хейлит, поражения кожи (дерматит, нейродермит), железо– и В12–дефицитная анемия. Поскольку микрофлора кишечника служит важным источником викасола, могут наблюдаться нарушения свертывания крови. В ряде случаев в результате нарушения обмена желчных кислот развиваются симптомы гипокальциемии (онемение губ, пальцев, остеопороз). Ряд авторов связывает нарушения обмена холестерина с нарушением «микробного баланса» желудочно–кишечного тракта.
Диагностика синдрома избыточного бактериального роста подразумевает анализ картины основного заболевания, с выявлением возможной причины нарушения микробного биоценоза кишечника. Проводится дополнительное обследование, которое может включать эндоскопическое, рентгенологическое исследование кишечника для выявления нарушений анатомического строения, оценки перистальтики желудочно–кишечного тракта; биопсию тонкой кишки – для установления диагноза энтерита, энтеропатии, диагностики ферментопатий (к сожалению, возможности проведения этого исследования в нашей стране ограничены) и др. Мало доступными на сегодняшний день, но точными методами диагностики избыточного бактериального роста являются аспирация содержимого тонкой кишки с немедленным посевом аспирата на питательную среду, а также неинвазивный дыхательный водородный тест с лактулозой. Посев кала, ранее использовавшийся в нашей стране как метод оценки микробного биоценоза кишечника, признан неинформативным, поскольку даже при максимальном приближении к правилам проведения микробиологических исследований может дать представление лишь о микробном составе дистального отдела толстой кишки.
Перед тем как непосредственно приступить к лечению синдрома избыточного бактериального роста, необходимо определить причину развития нарушений микробного биоценоза и, по возможности, устранить влияние данного фактора. Например, назначить пациенту противовоспалительную, заместительную ферментную терапию, использовать возможности по нормализации перистальтической активности кишечника.
Изменение характера питания позволяет воздействовать на микрофлору физиологическим путем. Однако диетические предписания необходимо давать с учетом основного заболевания. В любом случае, при избыточном бактериальном росте в кишечнике показано ограничение потребления легкоусвояемых углеводов и исключение потребления молока (особенно пресного). При отсутствии противопоказаний целесообразно потребление овощей, фруктов и ягод, обладающих бактерицидным действием (редька, редис, лук, чеснок, хрен, морковь, малина, клубника, земляника, черника, абрикосы, яблоки, черноплодная рябина, сок граната, гвоздика, корица, лавровый лист).
Устаревший подход «санировать – и вновь заселить кишечник» не соответствует современным представлениям о патогенезе избыточного бактериального роста.
Однако при тяжелых формах избыточного бактериального роста в кишечнике показана антибактериальная терапия (назначение метронидазола по 400 мг 3 раза в день в течение недели; при неэффективности метронидазола к лечению целесообразно добавить тетрациклин по 250 мг 4 раза в день в течение 2 недель). Антибиотики резерва – ципрофлоксацин (по 500 мг 2 раза в день) и ванкомицин (по 125 мг 4 раза в день). Лечение псевдомембранозного колита проводится по определенным схемам и не рассматривается в данной статье вследствие обособленности этого заболевания.
В ряде случаев для подавления условно-патогенных микроорганизмов используются бактериофаги (стафилококковый и коли–протейный) по 50 мл 2 раза в день за час до еды в течение 3–4 дней, проводится 2–3 курса с 3–дневным перерывом.
Не менее важным и, зачастую, основным направлением лечения является воссоздание условий, благоприятных для восстановления нормальной микрофлоры. Лекарственные препараты, обладающие подобными свойствами, носят название пробиотиков.
Некоторое время назад в качестве пробиотиков особенно широко использовались биологические препараты для перорального приема, содержащие в своем составе бифидобактерии, лактобациллы, кишечные палочки с полезными сойствами. Необходимо учитывать, что микробы, вводимые в составе лекарственных препаратов, сами по себе надолго не приживаются в кишечнике и элиминируются спустя 2–3 недели. Основой лечебного действия подобных препаратов является их способность временно поддерживать ферментативную активность и защитные свойства (колициногенность) собственной микрофлоры кишечника. Ниже охарактеризованы некоторые из наиболее известных препаратов.
«Колибактерин» содержит взвесь живых бактерий штамма E.coli M–17, обладающего антагонизмом по отношению к условно–патогенной и патогенной микрофлоре. Назначают по 6–10 доз в 1–2 приема за 40 мин до еды в течение 3–4 недель.
«Бифидумбактерин» содержит штамм бифидобактерий, устойчивых к антибиотикам. Назначают по 5–10 доз в сутки в 1–2 приема в течение 2–3 недель. «Бифидумбактерин» наиболее благоприятно действует при наличии у пациента запоров.
«Бификол» – сочетание совместно выращенных культур E.coli M–17 и бифидумбактерий. В сутки назначают 6–10 доз.
«Лактобактерин» приготовлен из молочнокислых бактерий. Микробы, входящие в состав этого препарата характеризуются высокой устойчивостью к антибиотикам. Лактобактерии эффетивно угнетают рост протея, гемолитических штаммов стафилококка и поддерживают рост популяции E.coli. Применяют по 3–6 доз в сутки. Лечебной и профилактической активностью обладают также молочные продукты, содержащие культуру молочнокислых бактерий, аналогичную входящей в состав «Лактобактерина» – ацидофильный дрожжевой творог и ацидофильное молоко, а также биомасса ацидофильных лактобактерий, носящая название «Наринэ».
В настоящее время широко применяется препарат «Энтерол», содержащий в составе лиофилизированные лечебные дрожжи Saccharomyces boulardii, обладающие природной устойчивостью к антибиотикам. S. boulardii не колонизируют пищеварительный тракт и элиминируются с калом в течение нескольких дней после завершения курса терапии. Они вырабатывают белки, препятствующие связыванию патогенных микроорганизмов и их токсинов со слизистой оболочкой кишечника; стимулируют защитные свойства слизистой оболочки.
Благоприятные условия для размножения бифидобактерий создает дисахарид лактулоза, обладающий также слабительными и аммонийсвязывающими свойствами. Он служит питательной средой для размножения молочнокислых бактерий и источником выработки ими молочной кислоты, снижающей рН кишечного содержимого. К существенным недостаткам лактулозы относятся нередко развивающиеся вздутие живота и диарея с потерей электролитов (поэтому назначение лактулозы предпочтительно пациентам, страдающим запором). Лактулоза противопоказана при галактоземии. Доза сиропа лактулозы для взрослых варьирует от 15 до 45 мл в сутки (в 2–3 приема).
Существует и другой, совершенно оригинальный, подход к нормализации среды в просвете кишечника, что способствует восстановлению нормальной популяции его «обитателей». Данное направление фармакологической коррекции избыточного бактериального роста представлено препаратом «Хилак–форте».
Препарат «Хилак–форте» представляет собой стерильный концентрат биологически активных веществ, вырабатываемых нормальной микрофлорой кишечника (как грамположительной, так и грамотрицательной). Среди них – молочная кислота и короткоцепочечные летучие жирные кислоты (обладающие антибактериальными свойствами в отношении условно–патогенной и патогенной флоры), молочно–солевой буфер, лактоза, аминокислоты. Всего в одной капле концентрата содержатся продукты биосинтеза 100 миллиардов кишечных бактерий.
«Хилак–форте» позволяет создать благоприятные условия для размножения молочно–кислых бактерий (за счет снижения рН, восстановления водно–электролитного баланса в просвете кишечника и подавления конкурентной флоры). Интересно, что действие препарата не ограничивается влиянием на бактериальный состав, отмечено, что «Хилак–форте» также стимулирует регенерацию эпителия слизистой оболочки кишечника.
«Хилак–форте» показан при самых разнообразных состояниях, сопровождающихся нарушением «микробного баланса»: нарушениях мальдигестии и мальабсорбции различного происхождения, нарушении перистальтической активности кишечника, в периоде выздоровления после острых инфекционных энетроколитов и т.д. Назначение «Хилак–форте» целесообразно во время лечения антибиотиками и некоторое время после их отмены для профилактики нарушений в составе кишечной микрофлоры.
«Хилак–форте» характеризуется высокой эффективностью и хорошей переносимостью. Противопоказаний к назначению препарата и побочных действий не выявлено. его можно назначать не только взрослым, но и детям грудного возраста.
«Хилак–форте» принимают внутрь до или во время еды, разбавив небольшим количеством жидкости (не щелочной реакции!).
Начальная доза для взрослых составляет по 40–60 капель 3 раза в день; для детей – по 20–40 капель 3 раза в день; для детей грудного возраста – по 15–30 капель 3 раза в день. По мере клинического улучшения доза может быть уменьшена наполовину.
«Хилак–форте» нельзя принимать в одно время суток с антацидными препаратами и адсорбентами, поскольку антациды нейтрализуют, а адсорбенты – снижают биодоступность кислот, входящих в состав препарата.
Диагностируя у пациента синдром избыточного бактериального роста, необходимо понимать главное в коррекции этого состояния – не агрессивно вмешиваться в микробный биценоз, а «протянуть руку помощи» микробам, обеспечивающим наше здоровье и благополучие.
Литература:
1. Вудли М., Уэлан А., ред. Терапевтический справочник Вашингтонского университета. Пер. с англ. – М.: Практика, 1995г.
2. Гребенев А.Л., Мягкова Л.П. Болезни кишечника. – М.: Медицина, 1994 г.
3. Денисов И.Н., Кулаков В.И., Хаитов Р.М., гл. ред. Клинические рекомендации для практикующих врачей, основанные на доказательной медицине. – М.: ГЭОТАР–МЕД, 2001г.
4. Ивашкин В.Т., Комаров Ф.И., Рапопорт С.И., ред. Краткое руководство по гастроэнтерологии. – М.: Издательский дом «М–Вести», 2001 г.
5. Котельников Г.П., Яковлев О.Г., ред. Практическая гериатрия: Руководство для врачей. – Самара: Самарский Дом печати, 1995г.
6. Fauci A.S., Braunwald E., Isselbacher K.J. et al., ed. Harrison’s Principles of Internal Medicine. 14th edition – Copyright (c) 1998 by The McGraw–Hill Companies, Inc., USA.
7. Herfindal Е.Т., Gourley D.R., ed. Textbook for therapeutics: drug and disease managment – 6th ed. – Copyright (c) 1996 Williams & Wilkins, Baltimore, USA.
.
Расшифровка анализа кала на дисбактериоз
Таблица 1. Качественный и количественный состав основной микрофлоры толстого кишечника у здоровых людей (Кое/г Фекалий)
(Отраслевой стандарт 91500.11.0004-2003 «Протокол ведения больных. Дисбактериоз кишечника» — УТВЕРЖДЕНО приказом Минздрава России от 09.06.2003 г. N 231)
| Виды микроорганизмов | Возраст, годы | ||
| < 1 | 1-60 | > 60 | |
| Бифидобактерии | 1010 — 1011 | 109 — 1010 | 108 – 109 |
| Лактобактерии | 106 — 107 | 107 – 108 | 106 — 107 |
| Бактероиды | 107 – 108 | 109 — 1010 | 1010 — 1011 |
| Энтерококки | 105 — 107 | 105 – 108 | 106 – 107 |
| Фузобактерии | < 106 | 108 – 109 | 108 – 109 |
| Эубактерии | 106 — 107 | 109 — 1010 | 109 — 1010 |
| Пептострептококки | < 105 | 109 — 1010 | 1010 |
| Клостридии | <= 103 | <= 105 | <= 106 |
| Эшерихии (E.coli): | |||
| E.coli типичные | 107 – 108 | 107 – 108 | 107 – 108 |
| E.coli лактозонегативные | < 105 | < 105 | < 105 |
| E.coli гемолитические | 0 | 0 | 0 |
| Другие условнопатогенные энтеробактерии <*> | < 104 | < 104 | < 104 |
| Стафилококк золотистый | 0 | 0 | 0 |
| Стафилококки (сапрофитный, эпидермальный) | <= 104 | <= 104 | <= 104 |
| Дрожжеподобные грибы рода Candida | <= 103 | <= 104 | <= 104 |
| Неферментирующие бактерии <**> | <= 103 | <= 104 | <= 104 |
<*> — представителиродов Klebsiella, Enterobacter, Hafnia, Serratia, Proteus, Morganella, Providecia,
Citrobacter идр.
<**> — Pseudomonas, Acinetobacter идр.
Микроорганизмы, перечисленные в бланке анализа на дисбактериоз, можно разделить на три группы:
- молочнокислые бактерии нормальной микрофлоры — преимущественно бифидобактерии и лактобактерии,
- патогенные энтеробактерии,
- условно-патогенная флора (УПФ).
Молочнокислые бактерии
Основу нормальной микрофлоры кишечника составляют молочнокислые бактерии — бифидобактерии, лактобактерии и пропионовокислые бактерии с преобладанием бифидобактерий, которые выполняют ключевую роль в поддержании оптимального состава биоценоза и его функций. Падение количества бифидобактерий и лактобактерий ниже нормы говорит о наличии проблем в организме. Как минимум, это воспаление на слизистых оболочках и снижение иммунной защиты.
Патогенные энтеробактерии
Патогенные энтеробактерии — это бактерии, способные вызывать острые кишечные инфекции (возбудители брюшного тифа — сальмонеллы, возбудители дизентерии — шигеллы, возбудители йерсиниоза — йерсинии и др.) Их присутствие в кале — это уже не просто дисбактериоз, а показатель опасного инфекционного заболевания кишечника.
Условно-патогенная флора (УПФ)
К условно-патогенной флоре относятся лактозонегативные энтеробактерии, клостридии, различные кокки и др. Суть этих микробов отражена в названии группы: «условно-патогенные». В норме они не вызывают нарушений. Многие из них даже могут быть в определенной степени полезны организму. Но при превышении нормы и/или неэффективности иммунной защиты они могут стать причиной серьезных заболеваний. Конкурируя с полезными бактериями, условно-патогенная флора может войти в состав микробной пленки кишечника и стать причиной функциональных нарушений, воспалительных и аллергических заболеваний.
Возможно попадание условно-патогенной флоры через кишечную стенку в кровь и распространение ее по организму (транслокация), что особенно опасно для детей раннего возраста и лиц с выраженными иммунодефицитами, у которых эти микроорганизмы могут вызвать различные заболевания, в том числе, опасные для жизни.
Пояснения к таблице
Обычно количество обнаруженных бактерий в бланке анализа обозначается числом 10 в какой-либо степени: 103, 105, 106 и т. д. и аббревиатурой КОЕ/г, что означает количество живых, способных к росту бактерий в 1 г фекалий.
Аббревиатура «abs» напротив названия бактерии означает, что данный микроорганизм не был обнаружен в пределах нормы и выше ее, а значения ниже нормы (субнормальные), как несущественные, не смотрели.
Бифидобактерии
Бифидобактерии – это основа нормальной микрофлоры толстого кишечника. В норме их содержание в кишечнике должно быть у детей до года — 1010 — 1011, у взрослых — 109-1010 КОЕ/г. Заметное снижение количества бифидобактерий — главный признак наличия дисбактериоза и иммунных нарушений.
Дефицит бифидобактерий приводит к росту интоксикации, нарушению процессов углеводного обмена, всасывания и усвоения в кишечнике витаминов, кальция, железа и других микро- и макроэлементов. Без биопленки из бифидобактерий меняется структура и нарушаются функции слизистой оболочки кишечника, уменьшается количество иммунных клеток и их активность, повышается проницаемость кишечника для чужеродных агентов (токсинов, вредоносных микробов и др.). В результате значительно увеличивается токсическая нагрузка на печень и почки, повышается риск развития инфекций и воспалений, авитаминозов и различных микроэлементозов.
Лактобактерии
Лактобактерии, так же как и бифидобактерии, являются одной из главных составляющих нормальной микрофлоры человека. Норма содержания в кишечнике у детей до года — 106 — 107, у взрослых — 107-108 КОЕ/г. Значительное снижение количества лактобактерий говорит не только о дисбиотических нарушениях, но и о том, что организм находится в состоянии хронического стресса, а также о снижении противовирусной и противоаллергической защиты, нарушениях липидного обмена, обмена гистамина и т. д. Дефицит лактобактерий сильно повышает риск развития аллергических реакций, заболевания атеросклерозом, неврологических нарушений, сердечно-сосудистых заболеваний, может также стать причиной запоров, развития лактазной недостаточности.
Бактероиды
Бактероиды — условно-патогенные бактерии. Вторая по численности (после бифидобактерий) группа кишечных микроорганизмов, особенно у взрослых (норма — до 1010 КОЕ/г), у детей до года — 107-108. При содержании в пределах нормы они выполняют много полезных для организма функций. Но при нарушении баланса в кишечном микроценозе или при превышении нормы бактероиды могут приводить к многообразным инфекционно-септическим осложнениям. При избыточном росте бактероиды могут подавлять рост кишечной палочки, конкурируя с ней за кислород. Бесконтрольный рост бактероидов и проявление ими агрессивных свойств ограничивают основные компоненты защитной флоры — бифидобактерии, лактобациллы и пропионовокислые бактерии.
Энтерококки
Энтерококки — наиболее часто встречающиеся в кишечнике здоровых людей условно-патогенные микроорганизмы. Норма содержания для детей до года — 105-107, для взрослых – 105-108 (до 25% от общего количества кокковых форм). Некоторые специалисты считают их безобидными. На деле же многие энтерококки способны вызывать воспалительные заболевания кишечника, почек, мочевого пузыря, репродуктивных органов не только при превышении ими допустимого количества (при содержании более 107), но и в количестве, соответствующем верхней границе нормы (106-107), особенно у людей со сниженным иммунитетом.
Фузобактерии
Фузобактерии — условно-патогенные бактерии, основные места обитания которых в человеческом организме — толстая кишка и респираторный тракт. В полости рта у взрослого человека содержится 102-104 КОЕ/г фузобактерий. Допустимое количество в кишечнике у детей до года < 106, у взрослых — 108 – 109.
Некоторые виды фузобактерий при иммунодефицитах могут вызывать вторичные гангренозные и гнойно-гангренозные процессы. При ангине, герпетическом стоматите, гипотрофии у детей, при иммунодефицитных состояниях возможно развитие фузоспирохетоза — некротического воспалительного процесса на миндалинах, слизистой оболочки полости рта.
Эубактерии (лат. Eubacterium)
Относятся к основной резидентной микрофлоре как тонкой, так и толстой кишки человека и составляют значительную часть от всех населяющих желудочно-кишечный тракт микроорганизмов. Допустимое количество эубактерий в кале здоровых людей: у детей первого года — 106-107 КОЕ/г; у детей старше года и взрослых, включая пожилых — 109-1010 КОЕ/г.
Примерно половина видов эубактерий, обитающих в организме человека, могут участвовать в развитии воспаления ротовой полости, формировании гнойных процессов в плевре и легких, инфекционного эндокардита, артрита, инфекций мочеполовой системы, бактериального вагиноза, сепсиса, абсцессов мозга и прямой кишки, послеоперационных осложнений.
Повышенное содержание эубактерий обнаруживается в фекалиях больных полипозом толстой кишки. Эубактерии редко встречаются у детей, находящихся на грудном вскармливании, но у детей, находящихся на искусственном вскармливании могут выявляться в количестве, соответствующем норме взрослого человека.
Пептострептококки
Пептострептококкиотносятся к нормальной микрофлоре человека. Норма содержания в кале у детей до года < 105, у детей старше года и взрослых — 109 – 1010. В организме здорового человека пептострептококки обитают в кишечнике (в основном, в толстой кишке), ротовой полости, влагалище, дыхательных путях. Обычно пептострептококки являются возбудителями смешанных инфекций, проявляясь в ассоциациях с другими микроорганизмами.
Клостридии
Условно-патогенные бактерии, представители гнилостной и газообразующей флоры, количество которых зависит от состояния местного иммунитета кишечника. Основное место обитания в человеческом организме — толстая кишка. Допустимое количество клостридий у детей до года не более 103, а у взрослых — до 105 КОЕ/мг.
В комплексе с другой условно-патогенной флорой клостридии могут вызывать разжижение стула, понос, повышенное газообразование, которое наряду с тухлым запахом кала (симптомы гнилостной диспепсии) является косвенным признаком повышенной численности и активности этих бактерий. В определенных условиях они могут быть причиной некротического энтерита, вызывать пищевую токсикоинфекцию, сопровождающуюся водянистой диареей, тошнотой, коликами в животе, иногда лихорадкой.
При приеме некоторых антибиотиков клостридии могут вызывать антибиотикоассоциированную диарею или псевдомембранозный колит. Кроме проблем с кишечником, клостридии могут вызывать заболевания мочеполовых органов человека, в частности, острый простатит. Симптомы воспаления, спровоцированного клостридиями во влагалище, имеют сходство с симптомами кандидозного вагинита («молочницы»).
E.coli типичные (эшехирии, кишечная палочка типичные), т. е. с нормальной ферментативной активностью
Условно-патогенные микроорганизмы, которые вместе с бифидо- и лактобактериями относятся к группе защитной микрофлоры кишечника. Эта палочка препятствует заселению кишечной стенки чужеродными микроорганизмами, создает комфортные условия для других важных бактерий кишечника, например, поглощает кислород, являющийся ядом для бифидобактерий. Это главная «фабрика витаминов» в организме.
В норме общее содержание кишечной палочки — 107-108 КОЕ/ мг (что соответствует 300-400 млн/г). Повышенный уровень E. coli в кишечнике может стать причиной воспаления, сопровождающегося нарушениями стула и болями в животе. А ее проникновение из кишечника в другие экониши организма (мочевыводящие пути, носоглотку и т. д.) – причиной цистита, заболеваний почек и др.
Снижение этого показателя является сигналом о высоком уровне интоксикации в организме. Сильное снижение количества кишечной палочки типичной (до 105 КОЕ/ мг и ниже) – косвенный признак присутствия паразитов (например, глистов или паразитических простейших — лямблий, бластоцист, амеб и др.). Кроме паразитов, среди самых вероятных причин снижения уровня кишечной палочки существование в организме очагов хронической инфекции, повышенная аллергизация, дисфункции или заболевания различных органов, в первую очередь печени, почек, поджелудочной и щитовидной желез. Чтобы избежать ошибочного диагноза и, соответственно, неправильного лечения, рекомендуется сначала исключить паразитарное заражение.
Кишечная палочка со сниженной ферментативной активностью (E.coli лактозонегативные).
Норма содержания – не более 105 КОЕ/г. Это неполноценная разновидность кишечной палочки, которая прямой опасности обычно не представляет. Но эта палочка — «тунеядец». Она занимает место полноценной E.coli, не выполняя при этом присущих полноценной E.coli полезных функций. В результате организм недополучает необходимые ему витамины, ферменты и другие полезные вещества, синтезируемые полноценными эшерихиями, что в итоге может привести к серьезным обменным нарушениям и даже воспалительным заболеваниям. Присутствие этой палочки в количестве выше допустимой нормы — всегда признак начинающегося дисбактериоза и, наряду со снижением общего количества кишечной палочки, может быть косвенным показателем присутствия в кишечнике паразитических простейших или глистов.
E.coli гемолитическая (гемолитическая кишечная палочка)
Патогенный вариант кишечной палочки. В норме должна отсутствовать. Ее присутствие требует иммунокоррекции. Может вызывать аллергические реакции и различные кишечные проблемы, особенно у маленьких детей и лиц с ослабленным иммунитетом. Часто образует патогенные ассоциации с золотистым стафилококком, но в отличие от него практически не встречается в составе грудного молока.
Другие условно-патогенные энтеробактерии
(протеи, серрации, энеробактеры, клебсиеллы, хафнии, цитробактеры, морганеллы и др.) Большая группа лактозонегативных энтеробактерий большей или меньшей степени патогенности. Допустимое количество этих микроорганизмов менее 104 КОЕ/г. Большее количество этих бактерий является признаком дисбактериоза. Значительное превышение нормы (более 106) может приводить к воспалительным заболеваниям кишечника (проявляются нарушениями стула, болями), урогенитальной сферы и даже ЛОР-органов, особенно у детей раннего возраста и лиц с пониженным иммунитетом.
Наиболее неприятные бактерии данной группы:
- Протеи — чаще всего с ними связаны запоры, но они также могут вызывать острые кишечные инфекции, заболевания мочевыводящих путей и почек человека, в частности, острый и хронический простатит, цистит, пиелонефрит.
- Клебсиеллы — прямые антагонисты (конкуренты) лактобактерий, приводят к развитию аллергий, запоров, проявлениям лактазной недостаточности. Косвенный признак избыточного присутствия клебсиеллы — зеленый стул со слизью, кислый запах кала (симптомы бродильной диспепсии).
Стафилококк золотистый (S. aureus)
Один из наиболее неприятных представителей условно-патогенной флоры. В норме должен отсутствовать, особенно у детей. Для взрослых допустимо содержание 103 КОЕ/г.
Даже небольшие количества золотистого стафилококка могут вызвать выраженные клинические проявления (аллергические реакции, гнойничковые кожные высыпания, дисфункции кишечника), особенно у детей первых месяцев жизни. Кроме кишечника и кожных покровов, стафилококки в немалых количествах живут на слизистых оболочках носа и могут вызывать воспалительные заболевания носоглотки, отиты.
Главные условия, от которых зависит степень патогенности стафилококков и восприимчивость к ним организма, — это активность иммунной защиты организма, а также количество и активность конкурирующих со стафилококком бифидо- и лактобактерий, которые способны нейтрализовать его вредоносность. Чем больше в организме сильных, активных бифидобактерий и лактобактерий, тем меньше вреда от стафилококка (клинических проявлений может не быть, даже если его количество достигло 105 КОЕ/г). Чем больше дефицит бифидо- и лактобактерий и чем слабее иммунная защита организма, тем активнее стафилококк.
В группе риска сладкоежки и люди, имеющие слабый иммунитет. В первую очередь это дети — недоношенные, рожденные в результате проблемной беременности, кесарева сечения, лишенные естественного грудного скармливания, перенесшие антибиотическую терапию. В организм ребенка стафилококки могут попасть через материнское молоко, со слизистых и кожи мамы (тесный контакт).
Стафилококки сапрофитный, эпидермальный (S. epidermidis, S. saprophyticus)
Относится к условно-патогенной микрофлоре. При превышении нормальных значений (104 КОЕ/г или 25% от общего количества кокков) эти стафилококки способны вызывать определенные нарушения. Как правило, они выступают в роли вторичной инфекции. Кроме кишечника живут в верхних слоях кожи, на слизистых оболочках рта, носа и наружного уха. Патогенность микроорганизма усиливается при значительном снижении защитных сил организма, при длительных хронических заболеваниях, стрессах, переохлаждении, иммунодефицитных состояниях.
Дрожжеподобные грибы рода Candida
Максимально допустимое количество — до 104. Превышение этого уровня говорит о снижении иммунной защиты организма и очень низком рН в зоне обитания кандиды, а также может быть следствием применения антибиотиков и большого количества углеводов в рационе. При повышенном количестве этих грибов на фоне снижения количества нормальной флоры на слизистых оболочках ротовой полости и половых органов могут появится симптомы кандидоза, чаще называемого молочницей. Инфицирование грибами кишечника на фоне дефицита основных групп кишечных бактерий говорит о системном кандидозе, неработающем иммунитете и повышении риска развития диабета.
Неферментирующие бактерии (в некоторых бланках обозначены как «Прочие микроорганизмы»)
Pseudomonas, Acinetobacter и др. редко встречающиеся в кишечнике человека виды бактерий, самым опасным из которых является синегнойная палочка (Pseudomonas aerugenosa). Максимально допустимое количество у взрослых — не более 104. Как правило, их обнаружение в количестве выше нормы требует антибактериальной терапии и иммуннокоррекции.
Наши пробиотики:
Посмотреть все
значение, их роль в пищеварении для человека
В кишечнике человека проживают тысячи видов микроорганизмов. От бактерий в кишечнике зависит, каким будет человек: худым, полным, жизнерадостным, депрессивным, болезненным или устойчивым к заболеваниям.

В кишке микроорганизмы прикрепляются к криптам (ворсинкам), продуцируют слизистую биопленку. Биопленка имеет большое значение для сохранения популяции бактерий, является их защитой от внешних воздействий. Внутри слизистого межклеточного матрикса микроорганизмы обмениваются аминокислотами, размножаются, а попавшие инородные организмы уничтожаются, вытесняются, либо происходит адаптация и новые бактерии принимают участие в жизнедеятельности.
Важные функции, которые выполняют бактерии в кишечнике человека:
- защита эпителия;
- расщепление и переваривание пищи;
- синтезирование витаминов и аминокислот, участие в обмене веществ;
- формирование иммунной реакции;
- защита от патогенных микроорганизмов, попадающих в кишечник.
Изменения в количественном и качественном составе бактерий-симбионтов приводят к качественному изменению состояния организма человека. Изучением кишечных микроорганизмов, их значением и влиянием занимался еще И.И. Мечников. Ежегодно научные журналы публикуют данные об исследованиях, рассказывая, какова функция и значение бактерий в кишечнике.
Как живут бактерии в кишечнике
Микробиота (микрофлора) – сообщество бактерий-симбионтов, населяющее человеческий организм. Их в кишечнике здорового человека обнаруживается до 500 видов микроорганизмов общей массой до 3 кг. Основная часть бактерий живет в толстой кишке, их незначительное количество находится в тонком кишечнике, а также аппендиксе.

Тонкий кишечник
В тонком кишечнике происходит пристеночное кишечное пищеварение за счет ферментов кишечного сока, который вырабатывается слизистой оболочкой. Здесь же происходит всасывание питательных веществ в кровь и лимфу.
В верхних отделах тонкого кишечника микрофлора не богата бактериями. Нижний отдел тонкого кишечника (подвздошная кишка) заселен дрожжеподобными грибами, бактероидами, бифидобактериями, а также кишечной палочкой, которая выполняет важные функции:
- Защищает организм от «чужих» бактерий. Микробы в кишечник попадают из желудка вместе с пищей. E.coli атакует непрошеных гостей, предупреждая их заселение и распространение в тонком кишечнике.
- Собирает кислород, который попадает в кишечник из желудка. Для E. coli кислород необходим, а для анаэробных бифидобактерий губителен.
 E.coli присутствует в кишечнике здорового человека в малом количестве и никакого вреда не приносит. Поглощая губительный для анаэробов кислород и вытесняя чужеродные микроорганизмы, эта бактерия имеет большое значение в процессе пищеварения.
E.coli присутствует в кишечнике здорового человека в малом количестве и никакого вреда не приносит. Поглощая губительный для анаэробов кислород и вытесняя чужеродные микроорганизмы, эта бактерия имеет большое значение в процессе пищеварения.
Толстый кишечник
В толстом кишечнике происходит последняя переработка пищи. Из пищи выделяются питательные вещества, вода и распространяются по организму при помощи лимфатических, а также кровеносных сосудов.
Дрожжеподобные грибы, кокки, кишечная палочка, архебактерии, бифидобактерии, лактобактерии – обитатели толстой кишки, участвующие в процессе пищеварения.
Бактерии, перерабатывая растительные углеводы, выделяют опасный для них низкомолекулярный водород. Жизнедеятельность анаэробных бактерий, их количество зависят от самых древних микроорганизмов – архебактерий. Архебактерии поглощают водород и углекислый газ, выводят из организма аммиак.

Большое значение имеют бактерии-симбионты в защите от вирусов и инфекций. При появлении вирусов эти клетки посылают сигналы иммунной системе. Создаются антитела, которые подавляют чужеродные микроорганизмы.
Роль кишечной палочки
Для процесса пищеварения и формирования иммунитета кишечная палочка (эшерихия) играет большую роль. Эшерихия – условно-патогенная бактерия, при попадании в организм распространяет токсины. А в толстой кишке эшерихия стала незаменимым участником симбиоза и приносит пользу (если находится в нормальном количестве).
Функции кишечной палочки:
- E.coli считается основным конкурентом патогенным микробам, которые попадают в кишечник. При попадании «чужаков» она вытесняет их;
- эшерихия «тренирует» иммунную систему организма, поскольку сама является условно-патогенной;
- участвует в процессах обмена холестерина, билирубина, ряда жирных кислот, железа, кальция;
- участвует в переваривании белков и углеводов;
- собирает кислород, губительный для анаэробной флоры;
- расщепляет лактозу.
Увеличение или снижение количества E.coli считается нарушением и называется дисбактериозом.
Существует более 100 штаммов этого микроба, в том числе патогенные, которые могут вызывать заболевания. Малая концентрация патогенных эшерихий подавляется иммунной системой, поэтому человек долгое время может быть носителем одного из видов:
- Энтеротоксикогенной E.coli – причины холероподобных заболеваний. Симптомы: диарея, тошнота, рвота. Заражение происходит через воду и еду. Распространена в странах Азии.
- Энтероинвазивной эшерихии, которая провоцирует заболевание, похожее на дизентерию. Встречается у детей до 3 лет. Симптомы: тошнота, рвота, высокая температура.
- Энтеропатогенных палочек – причины инфекций, сходных с сальмонеллезом (распространены в США). Передаются бытовым путем и через продукты питания.
- Веротоксической (энтерогеморрагической) эшерихии, которая вызывает геморрагический колит. Симптомы: высокая температура, тошнота, рвота, стул с кровью.
Лечение инфекционных заболеваний проводится в стационарных условиях. Самолечение недопустимо, поскольку некоторые патогенные штаммы резистентны к лекарствам, самостоятельный прием антибактериальных средств может привести к осложнениям.
В целях профилактики заражения необходимо соблюдать правила личной гигиены, а также не пить сырую воду и молочные продукты. Фрукты и овощи необходимо тщательно промывать под проточной водой и обдавать кипятком.

В процессе эволюции между бактериями сформировались отношения, ни один из видов не действует в интересах только своей популяции. Внутри сообщества микробы обмениваются аминокислотами, происходят их мутации, необходимые для выживания в неблагоприятных условиях.
Аппендикс
Много времени аппендикс (отросток слепой кишки) считался рудиментом и удалялся при каждом удобном случае. Сегодня все чаще говорят о его влиянии на микрофлору кишечника. Большое количество лимфольных узелков навело ученых на мысль о значении этого органа для процесса формирования иммунной системы:
- Именно в аппендиксе откладываются бифидоактивные углеводы, на которых затем развиваются колонии микроорганизмов. Когда количество бифидобактерий в аппендиксе увеличивается, они распространяются по толстому и тонкому кишечнику. Таким образом, он играет роль «депо», выращивая новые колонии полезных бактерий.
- В аппендиксе выращивается кишечная палочка.
- Здесь продуцируются гормоны, создаются иммунные клетки (механизм еще плохо изучен).
Низкое содержание растительных углеводов в пище и высокое содержание белков приводят к развитию гнилостных процессов и воспалению аппендикса – аппендициту, перитониту. Симптомы заболеваний: тошнота, боль в правом боку, рвота, повышение температуры. Лечение (удаление) аппендицита проводится только в медицинском учреждении.

Иммунная система человека находится в кишечнике. Именно от состояния микрофлоры, наличия и активности бактерий зависит сопротивляемость организма заболеваниям. Утомляемость, раздражительность, частые простуды – симптомы изменений, происходящих в микрофлоре.
Дисбактериоз
Дисбактериоз – это состояние, при котором происходит нарушение соотношения численности представителей микрофлоры в кишке. Неприятным последствием дисбактериоза становится авитаминоз, снижение иммунитета.
Симптомы дисбактериоза:
- вздутие живота, «урчание»;
- тошнота;
- расстройство стула;
- боль в животе.
Дисбактериоз – это симптом изменения в микробиоте. Диеты, инфекционные заболевания, лечение антибактериальными препаратами, стрессы приводят к изменениям в организме.

Лечение дисбактериоза вызывает самые большие споры среди врачей. С одной стороны, неприятные симптомы мешают человеку, с другой – микрофлора кишечника постоянно меняется, зависит от продуктов питания, привычек. Необходимость приема пребиотиков и пробиотиков для нормализации флоры преувеличена: микроорганизмы в кишке погибают при недостатке питательной среды, приеме антибиотиков и колонизируют кишечник при создании благоприятных условий в течение 2-3 недель.

Образование высшее филологическое. В копирайтинге с 2012 г., также занимаюсь редактированием/размещением статей. Увлечения — психология и кулинария.
Существует несколько разновидностей кишечных бактерий, которые живут в организме человека. При этом некоторые кишечные бактерии способствуют процессу пищеварения, тогда как другие являются потенциально опасными, в особенности, когда присутствуют в больших количествах.
С любыми индивидуальными вопросами относительно кишечных бактерий следует обращаться к врачу или другому специалисту в области медицины.
Опасные кишечные бактерии
Заболевания или вредные пищевые привычки могут нарушать баланс между полезными и вредными бактериями в кишечном тракте. По этой причине добавки с пробиотиками становятся все более популярным средством для восстановления естественного баланса кишечных бактерий. Подобные добавки доступны в большинстве аптек и отпускаются без рецепта, хотя прежде чем начинать принимать какие бы то ни было пищевые добавки, всегда лучше проконсультироваться у врача.
– это разновидность вредных кишечных бактерий, которая обычно попадает в организм в результате пищевого отравления. Обычные признаки заражения сальмонеллой – это боли в животе, жар и диарея. В большинстве случаев эти симптомы исчезают самостоятельно в течение нескольких дней, хотя иногда может возникать необходимость в медицинской помощи.
Серьезные случаи сальмонеллеза могут протекать очень тяжело и даже приводить к летальному исходу, поэтому при появлении любых симптомов этого заболевания следует обращаться к врачу для осуществления дальнейшей медицинской экспертизы.
E. coli
– некоторые штаммы бактерии E. coli в действительности полезны для поддержания здоровья пищеварительного тракта, тогда как другие могут вызывать заболевания средней и высокой степени тяжести. В число источников этого вида вредных кишечных бактерий входят мясо, не прошедшее достаточную тепловую обработку, и продукты, которые находились в контакте с зараженными фекалиями. Некоторые из самых распространенных симптомов заражения E. coli включают болезненные спазмы в кишечнике, диарею с кровью и жар. Чаще всего симптомы исчезают в течение пары недель без какого-либо медицинского вмешательства, хотя существует вероятность развития потенциально смертельных осложнений.
Листерии
– это вредные кишечные бактерии, которые иногда присутствуют в воде или почве и могут заражать практически любой вид пищевых продуктов.
Поначалу заражение листериями обычно вызывает гриппоподобные симптомы, такие как жар и утомляемость. Может происходить увеличение сердца, печени и селезенки. Состояние пациента при этом чаще всего сильно ухудшается и требует госпитализации. Беременные женщины особенно восприимчивы к заражению этим видом бактерий, в частности при употреблении не прошедшего достаточную обработку мяса, молока или других продуктов.
Каждый человек в своей жизни перенес хотя бы одну кишечную инфекцию, хотя, по статистике, так называемых отравлений у каждого было немало. Действительно, желудочно-кишечный тракт часто подвергается заражению различными микроорганизмами, и, в основном, заболевания вызывает кишечная инфекция бактериальная.
Существует много видов бактерий, которые, попадая в пищеварительный тракт, спокойно переносят желудочный сок, начинают активно размножаться, выделять токсины, раздражающие слизистые кишки. В результате человек испытывает все симптомы воспаления ЖКТ: диарею, тошноту, рвоту, ухудшение самочувствия, повышение температуры.
Часть инфекций можно назвать не слишком серьезными, но среди болезней есть и те, которые без грамотного и своевременного лечения могут привести даже к летальному исходу. Особенно кишечные инфекции у детей, организм которых еще недостаточно крепкий.
Все возбудители бактериальных кишечных инфекций попадают в организм алиментарным путем, то есть, с водой и пищей. Стоит рассмотреть наиболее серьезные из них.
Брюшной тиф
Стоит сразу отметить, что эта болезнь уже не встречается часто, но когда-то от тифа умирало немало людей, да и сегодня эпидемии фиксируются в бедных регионах нашей планеты. Это действительно серьезное и тяжелое заболевание, которое вызывается бактерией Salmonella typh. В окружающую среду она выделяется вместе с мочой и калом больного человека, этим и объясняются вспышки тифа в странах, где крайне низкий уровень гигиены.
Переносчиками болезни могут быть насекомые, которые на своих лапках транспортируют частицы зараженных экскрементов, оставляя их на продуктах питания. Если же экскременты попали в источник питьевой воды, заражение неизбежно в том случае, когда люди пьют сырую воду, без ее обработки.
При попадании в организм бактерия поражает не только слизистую, но и лимфатическую систему кишечника, вызывает сильную интоксикацию. Первые симптомы заражения могут появиться через 3 недели. Как правило, начало болезни острое.
Симптомы брюшного тифа:
- повышение температуры тела до 40 градусов;
- сильная головная боль;
- слабость;
- бессонница;
- анорексия;
- запор или послабление стула;
- метеоризм;
- болезненность живота;
- увеличение, уплотнение печени и селезенки;
- характерная сыпь (розеолы) на груди и животе – появляется на 8-9 сутки болезни;
- апатия, помрачение сознания, бред – в тяжелых случаях.
Брюшной тиф опасен и сам по себе, но, ко всему прочему, он вызывает серьезные осложнения. В результате деятельности бактерий, на стенках кишечника образуются язвы, что чревато кровотечением, перфорацией кишки. Также, возможен инфекционно-токсический шок, который приводит к коме и смерти.
Сальмонеллез
Достаточно распространенная бактериальная инфекция, которая вызывается сальмонеллами. Всего насчитывается около 700 видов этих бактерий. Источником микроорганизмов являются птицы, животные и человек (носитель или больной).
Как правило, человек заражается от продуктов питания – сальмонеллы способны долго жить в мясе, молочных продуктах, хорошо переносят замораживание и копчение.
Особенно часто заражение происходит после употребления сырых куриных яиц. Единственное, что губительно действует на бактерию – длительная термическая обработка продуктов.
Кроме того, заразиться можно и от больного человека контактно-бытовым путем. Сальмонеллез в этом плане особенно опасен тем, что часто не проявляется, то есть, человек не болеет, а является носителем инфекции и может заразить окружающих.
При заражении сальмонелла попадает в тонкий кишечник и там активно размножается, выделяя токсины. Первые симптомы проявляются через разные промежутки времени, инкубационный период может составлять от 6 до 72 часов.
Какие симптомы может вызывать инфекция? Типичные для кишечного заболевания:
- слабость;
- высокая температура;
- тошнота и рвота;
- боль в животе;
- диарея.
Стул, вызванный сальмонеллезом, частый, обильный, водянистый, с характерным зеленым оттенком. Заболевание наиболее опасно интоксикацией и сильным обезвоживанием организма, а также, осложнениями – почечной недостаточностью, перитонитом, полиартритом, инфекционно-токсическим шоком. Однако госпитализация при сальмонеллезе проводится только детям, пожилым людям, работникам медицинских или пищевых учреждений.
Дизентерия
Возбудителем этого заболевания являются бактерии рода Shigella. Источником инфекции является больной человек, заражение происходит контактно-бытовым путем – дизентерию еще называют болезнью грязных рук. Кроме того, источником заражения может быть воды, немытые или недостаточно термически обработанные продукты питания.
Бактерия поражает толстый кишечник. Инкубационный период может длиться от нескольких часов до нескольких суток.
 Симптомы дизентерии:
Симптомы дизентерии:
- диарея;
- тенезмы;
- ложные позывы на дефекацию;
- тошнота и рвота;
- лихорадка и высокая температура;
- слабость и плохое самочувствие;
- снижение аппетита;
- головная боль.
Основным и
В лекции показаны значение микробной флоры для жизнедеятельности человека и изменение микробного состава кишечника при его заболеваниях. Подчеркивается, что дисбактериоз – не диагноз, а бактериологическое понятие, наблюдающееся в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Рассмотрены клинические особенности дисбактериоза тонкой и толстой кишок, методы диагностики и лечения.
This lecture demonstrates importance of intestinal microbal flora and it’s modification in the disease for normal functioning of human’s organism. The author stresses, that disbacteriosis is rather a condition than a desease observed in many intestinal and other gastro-intestinal tract pathologies. Clinical fetures of smaller and larger intestines disbacteriosis, as well as diagnostic patterns and treatment methods are ppresented.
А.И. Парфенов — д-р. мед. наук, проф, зав. отделением патологии тонкой кишки ЦНИИ гастроэнтерологии, Москва
A.I. Parfenov, MD, prof., Head Departament of Small Bowel Pathology, Central Research Institute of Gastroenterology, Moscow
В последние десятилетия достигнуты большие успехи в изучении микроорганизмов, населяющих кишечник человека [1, 2]. Сформировалось учение о дисбактериозе кишечника [3–5]. В клинической практике это бактериологическое понятие нередко ошибочно отождествляется с самостоятельной нозологической формой.
Нормальная микробная флора кишечника и ее роль в физиологии человека
Нормальная микробная флора тонкой кишки. В тощей кишке здоровых людей среда может быть стерильной, хотя чаще в верхних отделах обнаруживают стрептококки, стафилококки, молочно-кислые палочки, другие грамположительные аэробные бактерии и грибы. Общее количество бактерий в тощей кишке не превышает натощак 104–105 в 1 мл кишечного содержимого. В дистальном отделе подвздошной кишки количество микробов увеличивается до 107–108, появляются и анаэробные бактерии [2].
Поддержание нормальной экологии тонкой кишки обеспечивается низкой рН желудочного сока, пропульсивной перистальтикой, а также эффективным кишечным пищеварением и всасыванием [4].
Нормальная функция илеоцекального сфинктера предотвращает рефлюксы содержимого толстой кишки в тонкую.
Нормальная микробная флора толстой кишки. Все микробы толстой кишки подразделяются на три группы: главную (бифидобактерии и бактероиды), составляющую 70% всех бактерий, сопутствующую (молочно-кислые и кишечные палочки, энтерококки) и остаточную (стафилококки, грибы, протей).
Физиологическая роль кишечной микрофлоры. Микробная флора необходима для жизнедеятельности макроорганизма.
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост не свойственных нормальной микрофлоре микроорганизмов. Поэтому безмикробные животные и, возможно, больные с выраженным дисбактериозом более чувствительны к инфекциям [1].
Нормальная микрофлора толстой кишки принимает участие в выработке иммунитета.
Расщепление непереваренных в тонкой кишке пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические вещества, образующиеся в кишечнике в процессе микробного метаболизма (кадаверин, гистамин и другие амины), выводятся с мочой и в норме не оказывают обычно существенного влияния на организм. При дисбактериозе уровень аминов в крови может повышаться и быть одной из причин ухудшения состояния. Некоторые из аминов (например, гистамин и серотонин) в процессе эволюции включились в регуляторные системы.
Под влиянием ферментов микрофлоры в дистальных отделах подвздошной кишки происходят различные процессы превращения желчных кислот: деконъюгация, преобразование первичных желчных кислот, синтезированных в печени, во вторичные желчные кислоты. Эти многообразные превращения осуществляются различными микроорганизмами, каждый из которых влияет на различные стадии этих процессов.
В физиологических условиях от 80 до 95% желчных кислот реабсорбируются. Остальные выделяются с фекалиями в виде бактериальных метаболитов. Их наличие в содержимом толстой кишки тормозит всасывание воды и препятствует излишней дегидратации кала. Таким образом, ферментативная деятельность микрофлоры способствует нормальному формированию каловых масс.
В дистальной части кишечника микрофлора осуществляет трансформацию билирубина в стеркобилин и уробилин. Однако при заселении микроорганизмами верхних отделов тонкой кишки или при избыточном поступлении желчных кислот и жирных кислот в толстую кишку ферментативная деятельность микрофлоры становится одним из важных патогенетических механизмов нарушения всасывания в тонкой кишке и развития диареи.
Таким образом, микрофлора является обязательным компонентом сообщества “макроорганизм — микроорганизмы”.
Дисбактериоз
Под понятием “дисбактериоз кишечника” подразумевается появление значительного количества микробов в тонкой кишке и изменение микробного состава толстой кишки. В толстой кишке меняются общее количество и свойства микроорганизмов, усиливаются их инвазивность и агрессивность. Крайней степенью дисбактериоза кишечника является наличие бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Проявления дисбактериоза в различных сочетаниях обнаруживаются практически у всех больных с хроническими заболеваниями кишечника, при некоторых изменениях питания и воздействии ряда факторов окружающей cреды, приеме антибактериальных препаратов. Поэтому дисбактериоз кишечника – это бактериологическое понятие, но ни в коем случае не диагноз.
Клинические проявления дисбактериоза в значительной степени определяются локализацией дисбиотических изменений. Поэтому следует различать дисбактериоз тонкой и толстой кишок.
Дисбактериоз тонкой кишки (синдром повышенного бактериального обсеменения тонкой кишки)
Повышение количества бактерий в тонкой кишке может быть связано с избыточным поступлением их в тонкую кишку, благоприятными условиями для развития и нарушениями пропульсивной функции [2, 5, 7].
При бактериальном обсеменении тонкой кишки происходит преждевременная деконъюгация первичных желчных кислот. Образующиеся при этом вторичные желчные кислоты и их соли вызывают диарею и в большом количестве теряются с калом. В результате возможно развитие желчно-каменной болезни. Бактериальные токсины, протеазы, другие метаболиты, например фенолы, биогенные амины, бактерии могут связывать витамин В12 [2].
Избыточная микробная флора может приводить к повреждению эпителия тонкой кишки, так как метаболиты некоторых микроорганизмов обладают цитотоксическим действием. Наблюдается уменьшение высоты ворсинок, углубление крипт, а при электронной микроскопии можно видеть дегенерацию микроворсинок, митохондрий и эндоплазматической сети [8].
При бактериальном обсеменении увеличивается секреция воды и электролитов в просвет кишки, что является причиной диареи. Увеличивается содержание жира в кале. Появление стеатореи связано с уменьшением в просвете кишки конъюгированных желчных кислот, обеспечивающих эмульгирование жиров и активацию панкреатической липазы.
При дисбактериозе тонкой кишки нарушается всасывание жирорастворимых витаминов А, D и К.
Дисбактериоз толстой кишки
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами, различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка). В большинстве случаев нарушенная экология толстой кишки постепенно восстанавливается самостоятельно и не требует лечения [1]. У ослабленных больных особенно с нарушениями иммунитета самовосстановления экологии кишечника не происходит и появляются клинические симптомы дисбактериоза.
Клинические особенности дисбактериоза
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, быть одним из патогенетических факторов хронической рецидивирующей диареи, а у ряда больных приводить к тяжелой диарее со стеатореей, синдрому нарушенного всасывания и с В12 — дефицитной анемией. При выраженном синдроме бактериального обсеменения, наблюдающемся при дивертикулезе тонкой кишки, В12 -дефицитная анемия может сочетаться с периферической нейропатией вследствие дегенеративных изменений задних рогов спинного мозга.
Следует подчеркнуть, что клинические симптомы, связанные с избыточным ростом микроорганизмов в тонкой кишке и отклонениями в эубиозе толстой кишки, в клинической практике наблюдаются очень редко и имеют больше теоретическое, нежели практическое значение. Тяжелые нарушения всасывания развиваются очень редко у больных с выраженными явлениями стаза в тонкой кишке при частичной кишечной непроходимости и после хирургических операций на желудке и кишечнике.
Особенно большую опасность представляет псевдомембранозный колит, который вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile. Этот анаэробный микроорганизм размножается при угнетении нормальной кишечной микробной флоры при лечении антибиотиками широкого спектра действия.
Основным симптомом псевдомембранозного колита является обильная водянистая диарея, началу которой предшествовало назначение антибиотиков. Затем появляются схваткообразные боли в животе, повышается температура тела, в крови нарастает лейкоцитоз. Очень редко может наблюдаться молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
В.Н. Красноголовец выделяет латентную, распространенную (с бактериемией) и распространенную, протекающую с генерализацией, инфекции (сепсис, септикопиемия) [3].
Методы диагностики дисбактериоза
Для диагностики дисбактериоза тонкой кишки применяют прямые и косвенные методы. Прямой заключается в посеве дуоденального и еюнального содержимого, полученного с помощью стерильного зонда. Избыточный рост бактерий диагностируется в случае, если количество бактерий превышает 105/мл или в нем определяются микроорганизмы, находящиеся в толстой кишке (энтеробактерии, бактероиды, клостридии и др.).
Известно, что в процессе метаболизма микробной флорой толстой кишки углеводов образуется большое количество газов, в том числе водорода. Этот факт явился основой для создания водородного теста, основанного на определении водорода в выдыхаемом воздухе. Содержание водорода в выдыхаемом воздухе определяют с помощью газовой хроматографии или электрохимическим методом [9].
Водородный тест может применяться для ориентировочного представления о степени бактериального обсеменения тонкой кишки. Этот показатель находится в прямой зависимости от концентрации водорода в выдыхаемом воздухе натощак. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Применяется также нагрузка лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается. При бактериальном обсеменении тонкой кишки “пик” появляется гораздо раньше.
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов бифидобактерий и уменьшение количества молочно-кислых палочек. Общее количество микроорганизмов при этом чаще увеличено за счет сопутствующей пролиферации (кишечные палочки, энтерококки, клостридии) или появления остаточной (стафилококки, дрожжеподобные грибы, протей) микрофлоры.
Помимо изменения общего количества микроорганизмов и нарушения нормального соотношения между отдельными представителями микробного ценоза кишечника выражением дисбактериоза может быть и изменение свойств с появлением патологических признаков у отдельных бактериальных симбионтов. Обнаруживается гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т.д. Каких-либо особенностей в клиническом течении заболевания в зависимости от тех или других проявлений дисбактериоза в толстой кишке не установлено. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми, вероятно в связи со снижением у них антагонистических свойств нормальной микрофлоры кишечника и прежде всего частым отсутствием у них бифидобактерий.
Диагноз псевдомембранозного колита устанавливается на основании бактериологического исследования испражнений и определения в них Cl. difficile. Эндоскопическая картина характеризуется наличием бляшковидных, лентовидных и сплошных “мембран”, мягких, но плотно спаянных со слизистой оболочкой. Изменения наиболее выражены в дистальных отделах толстой кишки и прямой кишке.
Лечение дисбактериоза кишечника
Лечение дисбактериоза должно быть комплексным. Оно включает: 1) устранение избыточного бактериального обсеменения тонкой кишки; 2) восстановление нормальной микробной флоры толстой кишки; 3) улучшение кишечного пищеварения и всасывания, 4) восстановление нарушенной моторики кишечника; 5) стимулирование реактивности организма.
Антибактериальные препараты
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке [10]. С этой целью обычно применяют антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (офлоксацин) и метронидазол [11]. Антибиотики широкого спектра действия значительно нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях с нарушениями всасывания и моторики кишечника, при которых, как правило, развивается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики следует назначать внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, следует выбирать препараты, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др. При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: офлоксацин, метронидазол, а также ко-тримоксазол, невиграмон. Антибактериальные препараты назначают в течение 10–14 дней. При появлении в кале или кишечном соке грибов показано применение нистатина или леворина.
В случае развития псевдомембранозного колита прежде всего отменяют антибиотик, обусловивший заболевание. Назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7–10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки. Применяется, кроме того, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина применяют холестирамин (квестран, вазазан).
Бактериальные препараты
Бактериальные препараты применяют при заболеваниях, сопровождающихся дисбактериозом толстой кишки. Их можно назначать без предварительной антибактериальной терапии или после нее. Хорошо зарекомендовали себя бифидумбактерин [12], бификол, лактобактерин, бактисубтил [13], линекс [14] , энтерол [15] и другие препараты. Курс лечения должен продолжаться 1–2 мес.
В последнее время появились также сообщения о возможности устранения дисбиоза толстой кишки различными пищевыми добавками [16–18]. А.Л. Верткин и соавт. [19] отметили нормализацию микробной флоры у больных с дисбактериозом толстой кишки после курса лечения биококтейлем “НК”, состоящим из биологически активных экстрактов овощей, трав и прополиса, подквашенных кишечной палочкой М-17. Г.П Минина и соавт. [20] сообщили о возможности устранения дисбактериоза кишечника у детей с помощью препарата “Нутрикон”, содержащего отруби, сухое молоко, бифидобактерии и лекарственные травы.
Продукты микробного метаболизма
Возможен еще один путь к устранению дисбактериоза – воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. Этим требованиям отвечает хилак-форте [13, 21], 1 мл которого соответствует биосинтетическим активным веществам 100 млрд нормальных микроорганизмов. Хилак назначают по 60 капель 3 раза в день на срок до 4 нед в сочетании с препаратами антибактериального действия или после их применения. Препарат рекомендуется назначать при всех формах дисбактериоза как в сочетании с антибактериальными препаратами, так и в виде монотерапии.
Пищеварительные ферменты и регуляторы моторики кишечника
Улучшению пищеварения способствуют правильно подобранная диета и ферментные препараты. При заболеваниях кишечника, сопровождающихся поносами, диетическое питание должно способствовать восстановлению нарушенной перистальтики, уменьшению секреции воды и электролитов в просвет кишки. Набор продуктов должен соответствовать по составу и количеству пищевых веществ ферментативным возможностям патологически измененной тонкой кишки. Диета должна быть механически и химически щадящей, содержать повышенное количество белка, из нее исключаются тугоплавкие жиры и продукты, к которым снижена толерантность. Этим требованиям практически полностью отвечает диета №4б.
У больных с нарушением полостного пищеварения панкреатогенного генеза хороший терапевтический эффект оказывают ферменты поджелудочной железы. К ним относятся креон, панцитрат и др. Для лечения стеатореи гепатогенного генеза могут быть рекомендованы препараты, содержащие компоненты желчи (панзинорм, дигестал, фестал, энзистал и др.). При гастрогенной недостаточности пищеварения целесообразно применять панзинорм, содержащий соляную кислоту и пепсин.
Для уменьшения метеоризма, как правило, наблюдающегося при дисбактериозе, созданы комбинированные препараты, содержащие помимо ферментов, диметикон (панкреофлэт и зимоплекс).
С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, оказывающие стабилизирующее влияние на клеточные мембраны кишечного эпителия.
Восстановлению нарушенной пропульсивной функции кишечника способствуют лоперамид и тримебутин.
Стимуляторы реактивности организма
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен продолжаться в среднем 4 нед. Одновременно назначают витамины.
Профилактика дисбактериоза
Первичная профилактика дисбактериоза, учитывая многочисленные причины его возникновения, представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Литература:
1. О.В. Чахава, Е.М.Горская, С.З.Рубан. Микробиологические и иммунологические основы гнотобиологии. М.-Медицина.- 1982;160.
2. Farthing MJG. Bacterial Overgrowth of the Small Intestine., Gastroenterology, Misiewicz G (ed) // New York, 1993;2:45.
3. В.Н. Красноголовец, Дисбактериоз кишечника. М. 1989;208.
4. А.М. Уголев. Эволюция пищеварения и принципы эволюции функций. 1985; Л. Наука.-543.
5. Saltzman JR, Russell RM. Nutritional consequences of intestinal bacterial overgrowth.//Compr.Ther. — 1994;20:523–30.
6. Fried M., Siegrist H., Frei R., et al. Duodenal bacterial overgrowth during treatment in outpatients with omeprazole. // Gut. 1994;35 (1):23-6.
7. Saltzman JR; Kowdley KV; Pedrosa MC; et al: Bacterial overgrowth without clinical malabsorption in elderly hypochlorhydric subjects.: //: Gastroenterology. 1994;106 (3):615–23.
8. Haboubi NY, Lee GS, Montgomery RD Duodenal mucosal morphometry of elderly patients with small intestinal bacterial overgrowth: response to antibiotic treatment.// Age-Ageing; 1991;20:29–32.
9. Логинов А.С., Лорие Н.Ю., Парфенов А.И. и др. Диагностические возможности определения водорода в выдыхаемом воздухе — нового функционального теста при заболеваниях кишечника.// Тер.арх. 1991;2:74-6.
10. Corazza GR, Sorge M., Strocchi A., et al . Non-absorbable antibiotics and small bowel bacterial overgrowth.// Ital. J. Gastroenterol. 1992;24:4-9.
11. Levin MS. Medical management of diseases of the small intestine.// Curr. Opin Gastroenterol. 1992;8:224-31.
12. А.Ю. Зорин, Ю.В. Козьминых, Р.Р. Кильдиярова. Сравнительные клинические и микробиологические аспекты применения у детей с дисбиозами сухих и жидких бифидобактеринов. В сб. “Человек и лекарство” М.-1998;275.
13. Парфенов А.И, Калоев Ю.К.,Сафонова С.А. и др.. Дисбактериоз кишечника. Московский мед.журнал.-1998;1:12-7.
14. Н.П. Брашкина, Г.А. Самсыгина,
Г.Д. Першина и др. Линекс в лечении дисбактериоза кишечника у детей раннего возраста. .// В сб. “Человек и лекарство” М.-1998;257.
15. Матвеев В.А., Есенина О.И., Карпова Е.Ю. и др. Энтерол в лечении дисбиоза кишечника.// В сб. “Человек и лекарство” М.-1998;135.
16. Гноевых В.В., Визе-Хрипунова М.А. Флорадофилус и дисбактериоз кишечника. .// Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. 1997;5:97.
17. Подкорытов Ю.А. Использование биологически активных пищевых добавок при дисбактериозе кишечника. .// В сб. “Человек и лекарство” М.-1998;396.
18. Старостин Б.Д. Ламинолакт в лечении заболеваний, сопровождающихся дисбактериозом кишечника. .// Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. 1997;5:111–2.
19. Верткин А.Л., Артамонов В.Е., Багатурия И.Ф. и др. Опыт применения биококтейля “НК” для коррекции дисбиоза толстой кишки у больных язвенной болезнью.// В сб. “Человек и лекарство” М. 1998;40.
20. Минина Г.П., Лупан И.Н., Носаль М.Ф. Опыт клинического применения пищевой добавки нутрикон при нарушении микроэкологии кишечника у детей. .// В сб. “Человек и лекарство” М.-1998;299.
21. Бабушкин Н.В. Применение препарата “Хилак-форте” в комплексном лечении дисбактериоза кишечника. .// Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. -1997;5:96–7.
.
Минутку …
Пожалуйста, включите Cookies и перезагрузите страницу.
Этот процесс автоматический. Ваш браузер будет перенаправлен на запрошенный контент в ближайшее время.
Пожалуйста, подождите до 5 секунд …
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (+ [] — (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !! [] + !!] [] + !! []) + (+ !! [])) / + ((+ !! [] + []) + (! + [] + (!! []) + !! [] + !! [ ] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !!] [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] — (!! [])) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! [] + !! [] +! ! [] + !! [] + !! [] + !! []) + (! + [] — (!! [])))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (+ !! []) + (! + [] + ( !! []) + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + ( ! + [] + (!! []) — []) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! [ !]) + !! [])) / + ((+ [] + (!! []) + !! [] + !! [] + []) + (+ [] — (!! [] )) + (+ [] -! (!! [])) + (+ [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] — (!! []!)) + (+ [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! []))
9 0008 + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (+ [] — (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [ ] + !! [] + !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !! [] + !!] [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [+ !! [] + !! [] + !!] [] + []) + (+ [] — (!! []) (! + [] + (!! [])) + + !! [] + !! [] + !! [] + !! [ ]) + (+ !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! []) + (+ [] — (!! []) (! + [] — (!! [])) +) + (+ [] + (! ! []) + !! [] + !! [] + !! []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] — (!! [])) + ( ! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! [] ) + !! [] + !! [] + !! [] + !! [] + !! [])) / + ((! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ [] + (!! [!]) — []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []) + (+ [] + (!! [!]) — []) + (+ [] + (!! [] ) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] ) + (! + [] + (!! []) — []))
+ ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + [ ]) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (+ [] — (!! [])) + ( ! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + ( !! []) + !! []) + (! + [] + (!! []) + !! [+ !! [] + !! [] + !! [] + !!] [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] +! ! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + [ ]) + (+ [] — (!! [])) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] +! ! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] + (!! [!]) — []) + (! + [] + (!! []) — []) + (! + [] + (!! []) + !! []))
+ ((! + [] + (!! [ ]) + !! [] + !! [] + !! [] + !! [] + !! [] + !! [] + []) + (! + [] + (!! []) + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (+ [] — (!! []!)) + (! + [] + (!! []) + !! [] + !! []) + (+ !! []) + (+ [ ] + (!! []) + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (+ !! [])) / + ((! + [] + (!! []) + !! [] + !! [] + !! [] + !! [] + [] ) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] +! ! [] + !! [] + !! [] + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! []) + (+ [] — (!! [])) + (! + [] + (!! []) + !! [] + !! []) + (! + [] + (!! []) + !! [] + !! [] + !! [] + !! []))
.
Какие виды бактерий являются патогенными?
800-456-7077 | [email protected]
887 Kensington Ave. Buffalo, NY 14215
- Продукты
- Посмотреть все товары
- Найти партнера-дистрибьютора
- Купить сейчас на Amazon
- дистрибьюторов
- Стать дистрибьютором
- Дистрибьюторские программы
- Заказать бесплатные образцы
- Выставки
- Соответствие
- Соответствие OSHA
- Соответствие ANSI
- Потребители
- Здравоохранение
- Охрана труда и техника безопасности
- Правительство
- Рекламная продукция ASI
- Найти партнера-дистрибьютора
- Информация о продукте
- Информация о продукте
- Паспорт безопасности
- сертификат анализа
- Часто задаваемые вопросы
- Условия использования
- Private Label
- Возможности Private Label
- Рекламная личная марка
- Карьера
- Текущие вакансии
- Познакомьтесь с командой
- О нас
- видео
- Safetec Видео
- Пресс-релизы
- сообщений в блоге
- Отзывы клиентов
Блог
,