Что такое абсцесс горла, как его распознать и вылечить
Навигация по странице:
Абсцесс горла – это острое гнойное воспаление, локализующееся в глотке или заглоточном пространстве и поражающее ткани клетчатки. Чаще всего встречается у подростков от 15 лет и молодых людей до 35 лет.
Виды абсцесса
Различают заглоточный и паратонзиллярный абсцесс горла.
Заглоточный
Поражает клетчатку заглоточного пространства. Классифицируется по расположению:
- Гипофаренгильный – под корнем языка
- Мехофаренгиальный – между корнем языка и небной дужкой
- Эпифарингеальный – над небной дужкой
- Смешанный – сразу в нескольких частях заглоточного пространства
Паратонзиллярный
Возникает в заполненной гноем полости, располагающейся в околоминдаликовых участках. Это тяжелое осложнение запущенного тонзиллита, которое также называется флегмонозная ангина.
По стадии протекания различают 3 формы паратонзиллярных абсцессов:
- Отечная – ткани рядом с миндалинами отекают, но симптоматика гнойного воспаления пока не проявляется.

- Инфильтрационная – появляется боль, сильно повышается температура.
- Абсцедирующая – формируется гнойник.
Симптомы абсцесса глотки
Когда развивается абсцесс горла, симптомы такие:
- Сильно повышается температура – до 38-40 °С
- Болит горло – боль усиливается при жевании и повороте головы
- Сложно проглотить пищу или слюну – больные из-за этого часто отказываются от еды
- Увеличиваются шейные и подчелюстные лимфоузлы
- Голос становится гнусавым
- Затрудняется дыхание – по мере роста гнойника дыхательный просвет сужается
У некоторых больных на ранних стадиях наблюдается абсцесс горла без температуры. Также жар может упасть, если гнойник самостоятельно вскроется, и гнойные массы пойдут в ротовую полость. Если они пойдут в окологлоточное пространство, состояние больного ухудшится.
Причины абсцессов
Когда развивается абсцесс горла, причины могут быть воспалительными и травматическими.
Воспалительные
Чаще всего скопления гноя вызывает инфекция глотки.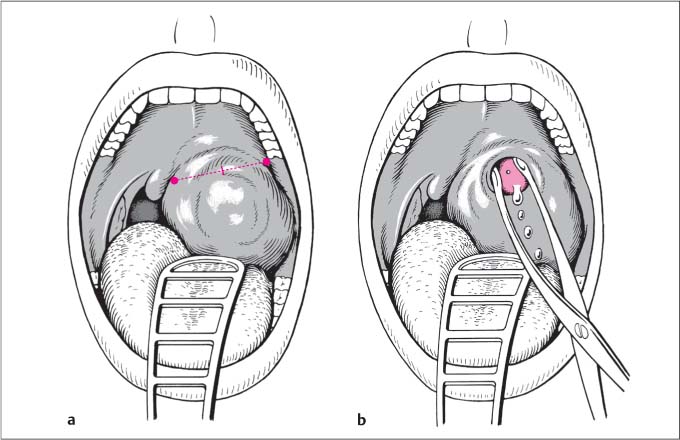 Абсцесс в горле может развиться на фоне:
Абсцесс в горле может развиться на фоне:
- Запущенной ангины – особенно если у больного паратонзиллит
- Стрептококкового фарингита
- Других ЛОР-инфекций – отита, мастоидита, ринита, синусита
- Инфекционных болезней – гриппа, кори, ОРВИ, скарлатины, дифтерии
- Стоматологических инфекций – гингивита, кариеса, периостита
Травматические
При травмах абсцесс является не осложнением, а первичным заболеванием. Он может развиться, если повредить горло костью и другим инородным телом, неаккуратно провести бронхоскопию или гастроскопию.
Диагностика
Патология определяется путем визуального осмотра и фарингоскопии. Когда у пациента абсцесс, горло припухлое, клетчатка деформирована, на ней заметно шаровидное выпячивание. Если вам интересно, как выглядит абсцесс горла, фото помогут составить представление. Для дополнительной диагностики врачи назначают анализ крови, КТ шеи и другие обследования.
Абсцесс горла у ребенка
Для детей гнойные воспаления особенно опасны. У них часто ангины перерастают в околоминдалинный абсцесс. Поэтому нужно внимательно осматривать горло ребенка и лечиться только у врача.
У них часто ангины перерастают в околоминдалинный абсцесс. Поэтому нужно внимательно осматривать горло ребенка и лечиться только у врача.
Лечение абсцесса горла
Только отоларингологи знают, чем лечить абсцесс горла. Самостоятельно с этой проблемой не справиться – нужно обращаться к врачу. Обычно гнойник вскрывают и дренируют, чтобы убрать гной. Затем пациенту назначают медикаментозную терапию – антибиотики, анальгетики, жаропонижающие.
Диета при абсцессе горла
Чтобы лечение было эффективным, больному нужно правильно питаться. На время заживления раны рекомендуется исключить грубую пищу, острые блюда, маринады, алкоголь. Лучше отдавать предпочтение кашам и пюре. Еда и напитки не должны быть слишком горячими и ледяными – у них должна быть температура 35-40 градусов.
К чему может привести абсцесс глотки
Когда у человека абсцесс горла, лечение нужно начинать как можно раньше. Иначе могут развиться опасные осложнения:
- Флегмона шеи – гнойный процесс поражает глубокие слои клетчатки
- Гнойный менингит и абсцесс головного мозга – инфекция проникает в полость черепа
- Бронхопневмония и застойная пневмония – развивается из-за нарушений дыхания
- Удушье – происходит из-за блокирования дыхательного просвета
- Сепсис – инфекция попадает в кровь
- Кровотечения – гнойные массы поражают сосуды
Профилактика
Чтобы абсцесс не развился, нужно вовремя лечить воспалительные ЛОР-болезни, регулярно наблюдаться у отоларинголога. Также полезно следить за здоровьем ротовой полости, лечиться от гингивита, кариес и других заболеваний.
Также полезно следить за здоровьем ротовой полости, лечиться от гингивита, кариес и других заболеваний.
Запись на консультацию
Лечение паратонзиллита | Семейная клиника «Амеда»
Паратонзиллярный абсцесс (флегмозная ангина, паратонзиллит, абсцесс горла) – это осложнение стрептококкового фарингита или ангины, которое развивается из-за воспаления тканей, окружающих миндалины. Развитие абсцесса может быть вызвано попаданием в рыхлые ткани, находящиеся вокруг миндалин, инфекции из нагноившихся лакун или фолликулов. Другие провоцирующие факторы – травмы глотки, кариес, воспаление десен, неправильно прорезавшийся зуб мудрости и другие стоматологические болезни. В группе риска также находятся люди со слабым иммунитетом, нарушениями метаболизма и курильщики. Если развился паратонзиллит, нужно срочно попасть на прием к врачу-отоларингологу – это поможет избежать ухудшения состояния и развития возможных осложнений.
Виды паратонзиллярного абсцесса
Различают одно- или двусторонний паратонзиллит. В зависимости от того, где локализуется воспалительный очаг, различают несколько разновидностей заболевания:
В зависимости от того, где локализуется воспалительный очаг, различают несколько разновидностей заболевания:
- передний паратонзиллярный абсцесс;
- задний паратонзиллярный абсцесс;
- нижний паратонзиллит;
- наружный паратонзиллярный абсцесс.
Симптомы паратонзилитта
Если развивается абсцесс горла, симптомы воспаления возникают через несколько (3-5) дней после перенесенной ангины или иного инфекционного заболевания. В большинстве случаев пациенты жалуются на сильные боли в горле, отдающие в зубы или ухо, боль беспокоит с одной стороны. Показательный признак – невозможно широко открыть рот. Паратонзиллит также характеризуется ощущением кома в горле, сложностями с глотанием, увеличением лимфоузлов под челюстью (чаще с одной стороны). Кроме того, повороты и наклоны головы причиняют боль. Общую разбитость, слабость, головную боль сопровождает повышение температуры тела до 40 градусов. Через некоторый промежуток времени дыхание затрудняется, голос меняется, возникает одышка, изо рта появляется неприятный запах.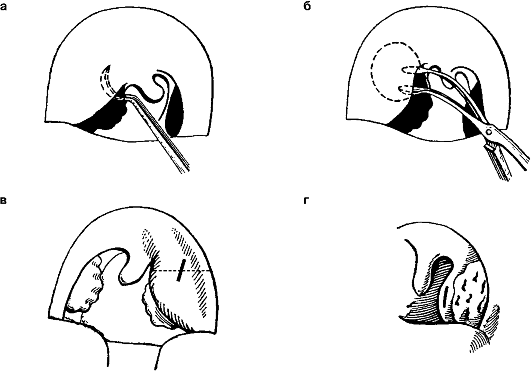 Если абсцесс горла самостоятельно вскроется, гной выходит в горло, и человек может почувствовать облегчение.
Если абсцесс горла самостоятельно вскроется, гной выходит в горло, и человек может почувствовать облегчение.
Опасность паратонзиллярного абсцесса
Это заболевание чрезвычайно опасно из-за большой вероятности распространения воспаления на более глубокие ткани шеи. В результате может развиться воспаление тканей груди, гнойное воспаление тканей шеи, острый стеноз гортани (сужение ее просвета и удушье), заражение крови, не исключен даже летальный исход. Вот почему больных, у которых развился паратонзиллит, необходимо госпитализировать.
Лечение паратонзиллярного абсцесса
Если развился паратонзиллит, самым лучшим способом лечения является хирургическое вскрытие очага воспаления. Такую операцию проводят под местной анестезией. Далее абсцесс горла необходимо промывать дезинфицирующим раствором на протяжении нескольких дней. Иногда требуется даже удаление абсцесса вместе с пораженной миндалиной.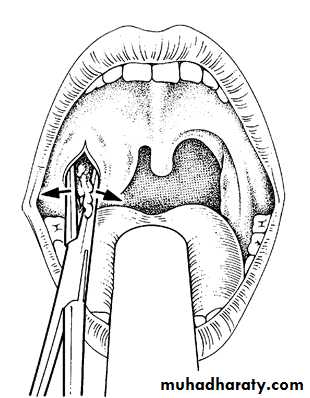 Кроме хирургического лечения, больным назначается антибактериальная терапия, обезболивающие, противоотечные, жаропонижающие средства. Также необходимы регулярные полоскания горла антисептическими препаратами.
Кроме хирургического лечения, больным назначается антибактериальная терапия, обезболивающие, противоотечные, жаропонижающие средства. Также необходимы регулярные полоскания горла антисептическими препаратами.
Если развился паратонзиллит, обращайтесь в Семейную клинику «Амеда» – наши высококвалифицированные врачи-отоларингологи установят верный диагноз и назначат правильное лечение.
Паратонзиллярный абсцесс: причины, симптомы, признаки, лечение, диагностика, профилактика
Обзор
Паратонзиллярный абсцесс – гнойное образование, что формируется возле миндаликов в задней части горла.
Чего ожидать
Большинство паратонзиллярных абсцессов полностью излечиваются. Только 1 из 10 может возвратиться и нуждаться в повторительном лечении. В случае хронического паратонзиллярного абсцесса может быть необходимым удаление миндаликов.
Состояние может ухудшиться из-за
Курения.
Диагноз
Врач преимущественно может диагностировать паратонзиллярный абсцесс на основании осмотра горла больного, данных опроса и медицинской истории. Припухлость и покраснение на одной стороне горла возле миндаликов являются самыми очевидными симптомами этого состояния. Врач может также назначить рентген-диагностику или КТ шеи для более детальной диагностики. Кроме этого, Вам может быть нужным прохождение теста на мононуклеоз, поскольку он может послужить причиной паратонзиллярного абсцесса.
Лечение
Обезболив ткань вокруг абсцесса, врач удалит гной с помощью дренировальной иглы или небольшого надреза. Боль и симптомы проходят главным образом после удаления гноя. Осуществив такую процедуру, врач может выписать обезболивающие препараты и антибиотики. Если у Вас периодически возникают абсцессы, врач может предложить хирургическое удаление миндаликов.
Если у Вас периодически возникают абсцессы, врач может предложить хирургическое удаление миндаликов.
Когда обратиться к врачу
Обратитесь к врачу или в приёмное отделение медицинской помощи в случае, когда у Вас наблюдаются симптомы паратонзиллярного абсцесса.
Факторы риска
1) курение;
2) заболевание дёсен;
3) история хронического тонзилита либо инфекционного мононуклеоза.
Паратонзиллярный абсцесс — словарь терминов и определений.
Паратонзиллярный абсцесс развивается как осложнение острого (ангины), реже хронического тонзиллита. При этом воспалительный гнойный процесс распространяется с небных миндалин на окружающую клетчатку, где образуется ограниченное (собственно абсцесс) или разлитое (флегмона) гнойное воспаление.
Симптомы и течение паратонзиллярного абсцесса
Во время или через некоторое время после (обычно 2-4 дня) перенесенной ангины вновь ухудшается состояние – повышается температуры, появляется головная боль, общая слабость, разбитость, появляется боль в горле при глотании, затрудняется глотание и принятие пищи. Характерным признаком является появление боли и прочих местных симптомов только с одной стороны, а также присоединение тризма (спазма) жевательных мышц, что проявляется как затруднение при открывании рта и появление боли при этом.
При фарингоскопии видны гиперемированные, отечные небные дужки на пораженной стороне, зев резко сужен, деформирован со смещением язычка в здоровую сторону. Миндалины увеличены, гиперемированы, иногда не видны вследствие прикрытия отечной передней небной дужкой (чаще это наблюдается с одной стороны, соответствующей локализации абсцесса). Отмечается увеличение и болезненность подчелюстных и шейных лимфатических узлов на стороне воспаления. Иногда при выраженном и распространенном гнойном процессе в клетчатке наблюдается вынужденное положение головы с наклоном в одну (больную) сторону.
Иногда при выраженном и распространенном гнойном процессе в клетчатке наблюдается вынужденное положение головы с наклоном в одну (больную) сторону.
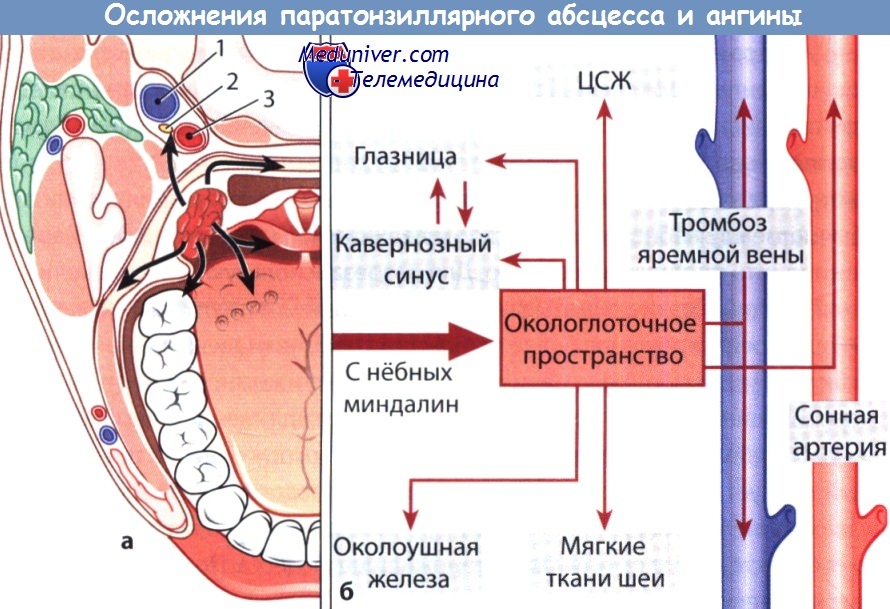
Паратонзиллярный абсцесс может привести к осложнениям в виде распространения инфекции на соседние ткани и органы с формированием асбцесса окологлоточного пространства, флегмонам шеи, отеку гортани, также может наблюдаться кровотечение из крупных сосудов шеи вследствие вовлечения их стенок в гнойный воспалительный процесс, воспаление оболочек мозга, внутричерепные абсцессы, сепсис.
Лечение паратонзиллярного абсцесса производится в ЛОР-кабинете клиники. Созревший и оформившийся гнойник вскрывают и дренируют. Помимо этого назначают антибиотики, обезболивающие, жаропонижающие, противовоспалительные и противоотечные препараты. Из местного лечения назначаются полоскания растворами антисептических веществ, антисептики в виде аэрозолей, таблеток.
При своевременном начале лечения и соблюдении всех рекомендаций прогноз при паратонзиллярном абсцессе благоприятный, развития опасных осложнений удается избежать.
На главную | Вернуться назад
ФЛЕГМОНОЗНАЯ АНГИНА | Что это? Причины возникновенения. Симптомы. Осложнения. Лечение.
Флегмонозная ангина (паратонзиллярный абсцесс) — это острый воспалительный процесс паратонзиллярной клетчатки со сформировавшимся гнойником в тканях, окружающих небную миндалину.
Между капсулой миндалины и глоточной фасцией, расстояние между которыми в норме 0.5-1 см, находится паратонзиллярная клетчатка, а за глоточной фасцией (латеральнее) располагается клетчатка парафарингеального пространства. Эти пространства выполнены клетчаткой, воспаление которой, а в конечной стадии и абсцедирование и определяет клинику названного заболевания. Абсцесс вызывается чаще всего неспецифической флорой в результате тонзиллогенного распространения инфекции, хотя описаны абсцессы от кариозных зубов и более далеких очагов воспаления. Подавляющее большинство паратонзиллярных абсцессов вызывается одним видом стрептококков, среди которых доминирует Streptococcuspyogenes. В некоторых случаях установлена этиологическая роль Staphylococcusaureus, Staph. epidermidis, Neisseria, а также ассоциации различных видов стрептококка со Staph. epidermidis. Реже Escherichia colli, Haemophilus Influenzae, Klebsiella, дрожжевые грибы рода Candida.
В некоторых случаях установлена этиологическая роль Staphylococcusaureus, Staph. epidermidis, Neisseria, а также ассоциации различных видов стрептококка со Staph. epidermidis. Реже Escherichia colli, Haemophilus Influenzae, Klebsiella, дрожжевые грибы рода Candida.
Причины возникновения
Причиной могут быть также травма глотки инородным телом, неправильное прорезывание зуба мудрости или перикоронарит последнего. Однако одного проникновения инфекции для развития патологического процесса недостаточно. Поэтому факторы, влияющие на общую реактивность: переохлаждение, нарушение обмена веществ, стресс имеют также большое значение.
Виды паратонзиллярныx абсцесов
В зависимости от локализации абсцесса в паратонзиллярной клетчатке различают:
- Передне-верхний абсцесс (гной скапливается за передней дужкой и мягким небом около верхнего полюса миндалины) — чаще всего.
- Наружный или боковой абсцесс (скопление гноя между капсулой миндалины и глоточной фасцией).

- Задний абсцесс (скоплении гноя в области задней дужки) — полностью отсутствует феномен тризма. Именно этот абсцесс потенциально опасен развитием отека гортани, с последующим острым стенозом этого органа.
- Нижний абсцесс (передняя нёбная дужка смещена книзу и кпереди за счет инфильтрации нижнего отдела).
Передневерхний абсцесс характеризуется гиперемией, инфильтрацией, отечностью супратонзиллярного пространства. Миндалина на стороне поражения мало изменена, прикрыта и оттеснена книзу и кпереди инфильтрированной передней нёбной дужкой.
Задний паратонзиллярный абсцесс встречается реже. Отличается значительным отеком и инфильтрацией задней нёбной дужки. Отек может распространяться на вестибулярный отдел гортани, мягкое нёбо. Миндалина на стороне поражения смещена кпереди. В жалобах доминируют боли в горле при глотании, но тризм жевательной мускулатуры отсутствует.
Боковой паратонзиллярный абсцесс (наружный) характеризуется инфильтрацией ткани в области боковой поверхности шеи с наличием шейного лимфаденита, болезненностью при пальпации в подчелюстной области, тризмом жевательной мускулатуры, выбуханием миндалины к средней линии ротоглотки, наличием умеренной инфильтрации всей паратонзиллярной клетчатки.
Нижний паратонзиллярный абсцесс встречается редко. Передняя нёбная дужка смещена книзу и кпереди за счет инфильтрации нижнего отдела. Больные жалуются на сильную боль при глотании, усиливающуюся при открывании рта, с иррадиацией в ухо на стороне поражения. В ряде случаев отек смещается на язычную поверхность надгортанника
Клинико-морфологические формы:
- отечная,
- инфильтративная,
- абсцессирующая.
Симптомы флегмонозной ангины
Начинается заболевание остро с появления боли при глотании чаще с одной стороны (односторонний абсцесс бывает в 100 раз чаще двухстороннего). Обычно паратонзиллярный абсцесс возникает после перенесенной ангины в период выздоровления. При осмотре глотки отмечается резкий отек и гиперемия (покраснение) тканей вокруг миндалины (дужки, мягкое небо, язычок), выпячивание миндалины из ниши, смещение к средней линии. Абсцесс формируется в среднем около двух суток. Общие симптомы, слабость, лихорадка, увеличение шейных лимфоузлов на стороне абсцесса.
Отмечена классическая триада паратонзиллярного абсцесса:
- Обильное слюнотечение.
- Тризм жевательных мышц (затруднение или невозможность в полном объеме открыть рот).
- Открытая гнусавость (в результате паралича мышц небной занавески).
Осложнения
Кровотечения, флегмона шеи, сепсис, развитие заглоточного абсцесса, некроз близлежащих тканей.
Лечение паратонзиллярныx абсцесов
Лечение абсцессов комбинированное: антибиотики внутримышечно, учитывая боли при глотании и вынужденное голодание, аспирин, анальгетики, полуспиртовой компресс на боковую область шеи (на стороне абсцесса), антигистаминные препараты. Одновременно проводится хирургическое лечение.
При удалении гноя состояние больного как правило значительно улучшается, однако терапию следует продолжать. Через сутки края разреза разводят зажимом для удаления скопившегося гноя.
В настоящее время неплохо себя показывает минералотерапия и лазерная медицина.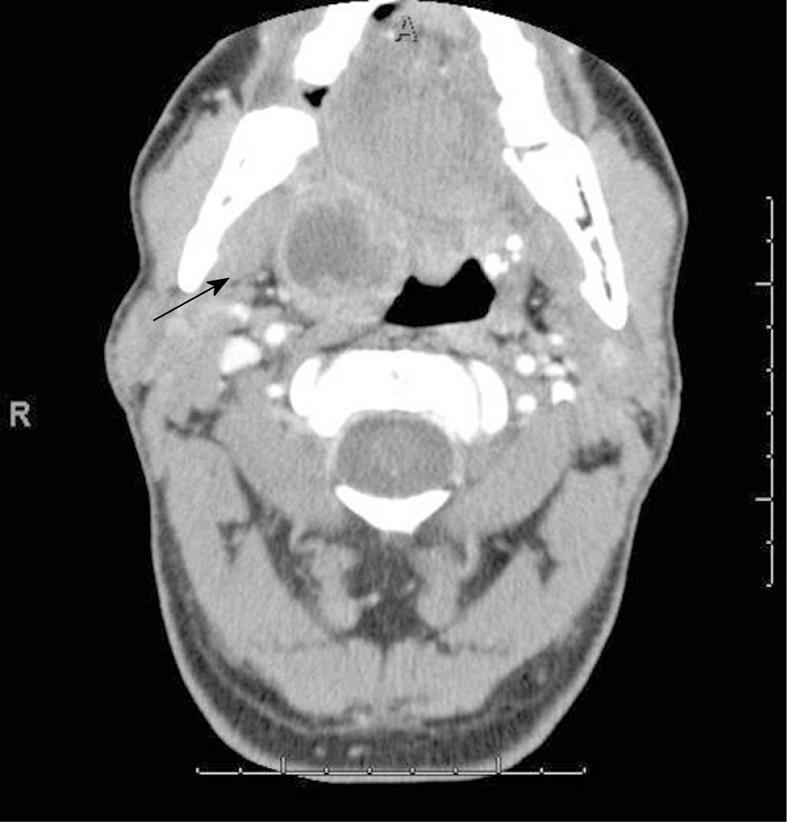
Стоимость услуг ЛОРа в нашем Медцентре
Паратонзиллярный абсцесс — заболевания по алфавиту. Парат
Пользователи также искали:
паратонзиллярный абсцесс фото,
паратонзиллярный абсцесс клинические рекомендации,
паратонзиллярный абсцесс лечение без вскрытия,
паратонзиллярный абсцесс мкб,
паратонзиллярный абсцесс сроки лечения,
паратонзиллярный абсцесс вскрытие фото,
паратонзиллярный абсцесс вскрытие,
сколько заживает паратонзиллярный абсцесс,
Паратонзиллярный,
паратонзиллярный,
абсцесс,
Паратонзиллярный абсцесс,
фото,
вскрытие,
сколько,
лечение,
лечения,
сроки,
паратонзиллярный абсцесс мкб,
вскрытия,
клинические,
рекомендации,
паратонзиллярный абсцесс фото,
заживает,
паратонзиллярный абсцесс вскрытие,
паратонзиллярный абсцесс клинические рекомендации,
паратонзиллярный абсцесс лечение без вскрытия,
сколько заживает паратонзиллярный абсцесс,
паратонзиллярный абсцесс вскрытие фото,
паратонзиллярный абсцесс сроки лечения,
паратонзиллярный абсцесс,
заболевания по алфавиту.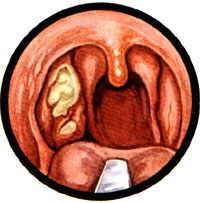 паратонзиллярный абсцесс,
паратонзиллярный абсцесс,
Паратонзиллит, паратонзиллярный абсцесс
Причины. Неадекватное лечение ангины, высокая вирулентность возбудителей, снижение защитной функции лимфаденоидного глоточного кольца и окружающих тканей, снижение местной и общей иммунной толерантности, травма слизистой оболочки глотки, переохлаждение. Инфекция распространяется контактным, лимфогенным, гематогенным путями в паратонзиллярную клетчатку.
Симптомы. В анамнезе — перенесенная ангина. Характерны интенсивная боль в горле при глотании с иррадиацией в ухо, ограничивающая возможность приема пищи, чаще односторонняя, затрудненное открывание рта, гнусавость, неприятный запах изо рта, припухлость и болезненность зачелюстных лимфатических узлов на стороне поражения. Выражены признаки общей интоксикации – повышение температуры тела до 38-39˚С, головная боль, общая слабость, отсутствие аппетита. При фарингоскопии выявляют тризм жевательной мускулатуры, асимметрию зева за счет инфильтрации гиперемированной слизистой оболочки небных дужек, небного язычка на соответствующей стороне, смещение небной миндалины в здоровую сторону.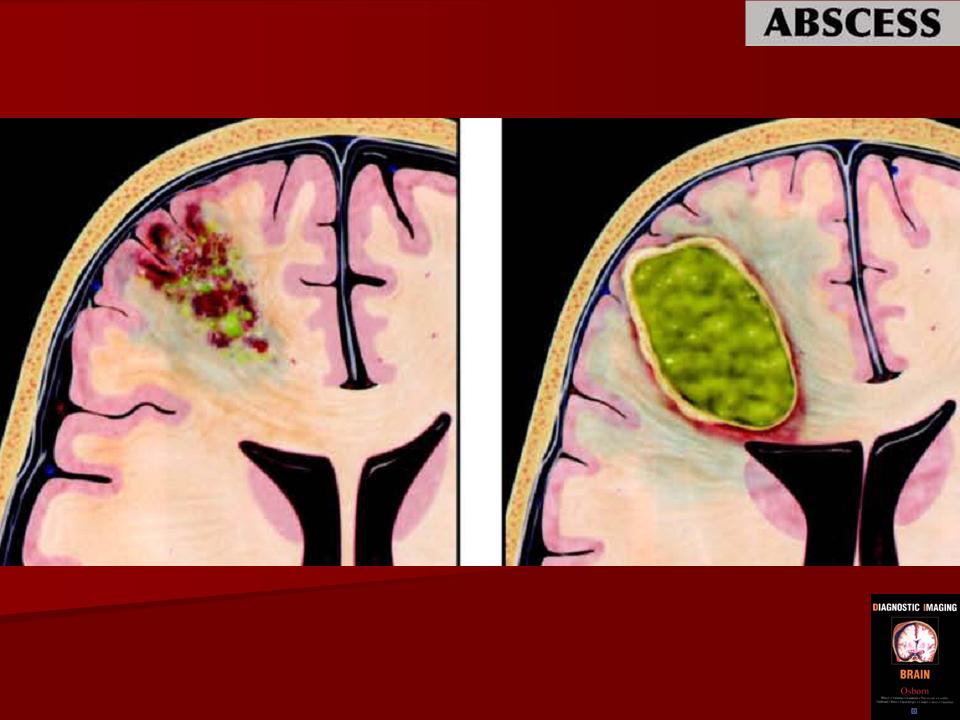 Наиболее часто формируются верхний или передне-верхний паратонзиллярный абсцессы, между передне-верхней частью небной дужки и миндалиной, реже – задний (между миндалиной и задней дужкой), нижний (между небной и язычной миндалинами) и боковой (кнаружи от миндалины).
Наиболее часто формируются верхний или передне-верхний паратонзиллярный абсцессы, между передне-верхней частью небной дужки и миндалиной, реже – задний (между миндалиной и задней дужкой), нижний (между небной и язычной миндалинами) и боковой (кнаружи от миндалины).
Осложнения. Дальнейшее распространение воспалительного процесса по клетчатке в окологлоточное пространство – латерофарингеальный абсцесс, в средостение – медиастинит, генерализация септической инфекции – тонзиллогенный сепсис.
Первая врачебная помощь.. Больной нуждается в срочной госпитализации в ЛОР-отделение. При невозможности срочной эвакуации пациенту назначают антибиотики, дезинтоксикационные, антигистаминные препараты. Под местной терминальной анестезией 2-10% раствором лидокаина в месте предполагаемого воспалительного очага производят диагностическую пункцию.
При отрицательном результате пункции (отсутствие в шприце гнойного экссудата) в паратонзиллярную клетчатку вводят 150-200 тыс. ЕД натриевой соли пенициллина ежедневно в течение нескольких дней. Поступление в шприц гноя при диагностической пункции указывает на паратонзиллярный абсцесс.
ЕД натриевой соли пенициллина ежедневно в течение нескольких дней. Поступление в шприц гноя при диагностической пункции указывает на паратонзиллярный абсцесс.
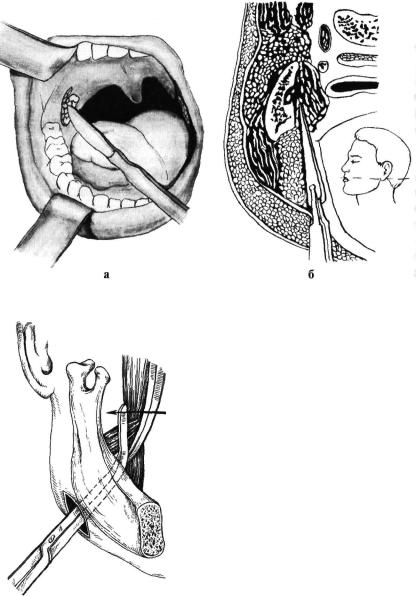
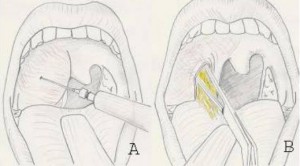
Абсцесс вскрывают узким скальпелем после дополнительной инфильтрационной анестезии 1% раствором новокаина 1-2 мл в проекции будущего разреза. При передне-верхней локализации разрез производят параллельно краю передней дужки в месте наибольшего выбухания и флюктуации тканей, не глубже 1-1,5 см. Чаще всего это соответствует середине расстояния между последним верхним коренным зубом и серединой основания небного язычка. В полость вводят корнцанг с сомкнутыми браншами и раздвигают их, что способствует опорожнению гнойника. Полость абсцесса промывают раствором антисептика посредством шприца с канюлей, либо назначают частое полоскание ротоглотки.
Вскрытие заднего, нижнего, наружного (бокового) абсцессов требуют большого навыка и осторожности (наружная сонная артерия) и поэтому проводится оториноларингологом.
Специализированная помощь.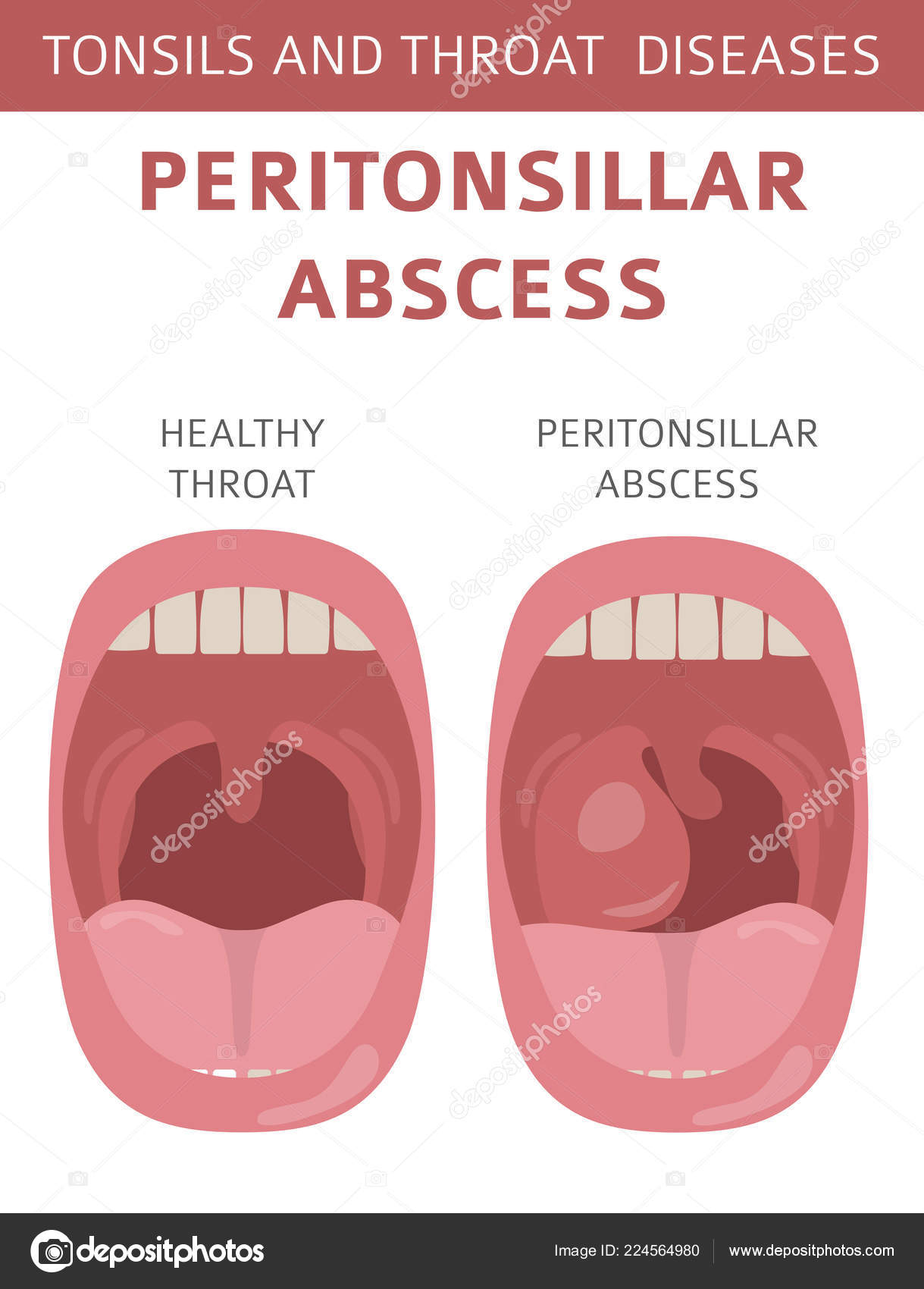 предусматривает диагностическую пункцию воспалительного очага в паратонзиллярной клетчатке, вскрытие, опорожнение полости абсцесса. При невозможности отыскать и дренировать паратонзиллярный абсцесс путем разреза, при распространении патологического процесса на парафарингеальное пространство, при рецидивирующих абсцессах и при угрозе сепсиса проводят абсцесстонзиллэктомию. Назначают антибактериальную, дезинтоксикационную, гипосенсибилизирующую, иммунную, витаминотерапию.
предусматривает диагностическую пункцию воспалительного очага в паратонзиллярной клетчатке, вскрытие, опорожнение полости абсцесса. При невозможности отыскать и дренировать паратонзиллярный абсцесс путем разреза, при распространении патологического процесса на парафарингеальное пространство, при рецидивирующих абсцессах и при угрозе сепсиса проводят абсцесстонзиллэктомию. Назначают антибактериальную, дезинтоксикационную, гипосенсибилизирующую, иммунную, витаминотерапию.
Перитонзиллярный абсцесс — симптомы, причины, лечение
Перитонзиллярный абсцесс образуется в тканях горла рядом с одной из миндалин. Абсцесс — это скопление гноя, которое образуется возле инфицированной области кожи или других мягких тканей.
Абсцесс может вызывать боль, отек и, в тяжелых случаях, закупорку горла. Если горло заблокировано, глотание, речь и даже дыхание затрудняются.
- Когда инфекция миндалин (известная как тонзиллит) распространяется и вызывает инфекцию в мягких тканях, может возникнуть перитонзиллярный абсцесс.

Перитонзиллярные абсцессы обычно встречаются редко. Когда они действительно возникают, они чаще встречаются у молодых людей, подростков и детей старшего возраста.
.
Причины возникновения перитонзиллярного абсцесса
Перитонзиллярный абсцесс чаще всего является осложнением тонзиллита. Участвующие в этом бактерии похожи на те, которые вызывают ангины.
Стрептококковые бактерии чаще всего вызывают инфекцию мягких тканей вокруг миндалин (обычно только с одной стороны).Затем в ткань вторгаются анаэробы (бактерии, которые могут жить без кислорода), которые проникают через близлежащие железы.
Стоматологическая инфекция (например, инфекции десен, пародонтит и гингивит) может быть фактором риска. К другим факторам риска относятся:
Симптомы перитонзиллярного абсцесса
Первым симптомом перитонзиллярного абсцесса обычно является боль в горле. По мере развития абсцесса может последовать период без лихорадки или других симптомов. Нет ничего необычного в том, что между появлением симптомов и образованием абсцесса задержка составляет от 2 до 5 дней.
Нет ничего необычного в том, что между появлением симптомов и образованием абсцесса задержка составляет от 2 до 5 дней.
- Во рту и горле может быть опухшая область воспаления — обычно с одной стороны.
- Язычок (мизинец ткани, свисающий посередине глотки) можно отодвинуть от опухшей стороны рта.
- Лимфатические узлы на шее могут быть увеличены и болезненны.
- Могут наблюдаться и другие признаки и симптомы:
- Болезненное глотание
- Лихорадка и озноб
- Спазм мышц челюсти (тризм) и шеи (кривошея)
- Боль в ухе с той же стороны, что и абсцесс
- Приглушенный голос, часто описываемый как голос «горячего картофеля» (звучит так, как будто вы набираете во рту горячий картофель, когда вы говорите)
- Затруднение при глотании слюны
Когда обращаться за медицинской помощью для Перитонзиллярный абсцесс
Обсудите любую боль в горле с лихорадкой или другими симптомами со своим врачом по телефону или во время визита в офис, чтобы узнать, есть ли у вас перитонзиллярный абсцесс.
Если у вас болит горло и возникают проблемы с глотанием, затрудненное дыхание, затрудненная речь, слюнотечение или любые другие признаки потенциальной обструкции дыхательных путей, вам следует обратиться в ближайшее отделение неотложной помощи.
Обследование и тесты на перитонзиллярный абсцесс
Перитонзиллярный абсцесс обычно диагностируется на основании анамнеза и физического осмотра. Перитонзиллярный абсцесс легко диагностировать, если он достаточно большой, чтобы его можно было увидеть. Врач заглянет вам в рот, используя светильник и, возможно, депрессор для языка.Припухлость и покраснение на одной стороне горла возле миндалины указывает на абсцесс. Врач также может осторожно надавить на эту область пальцем в перчатке, чтобы увидеть, есть ли внутри гной от инфекции.
- Лабораторные тесты и рентгеновские снимки используются нечасто. Иногда выполняется рентген, компьютерная томография или УЗИ, как правило, чтобы убедиться, что других заболеваний верхних дыхательных путей нет.
 Эти состояния могут включать следующее:
Эти состояния могут включать следующее: - Эпиглоттит, воспаление надгортанника (лоскута ткани, препятствующего попаданию пищи в дыхательное горло)
- Заглоточный абсцесс, гнойный карман, который формируется за мягкими тканями в задней части горло (как перитонзиллярный абсцесс, но в другом месте)
- Перитонзиллярный целлюлит, инфекция самой мягкой ткани (под поверхностью ткани образуется перитонзиллярный абсцесс)
- Ваш врач может проверить вас на наличие мононуклеоз, вирус.Некоторые эксперты предполагают, что моно ассоциируется с 20% перитонзиллярных абсцессов.
- Ваш врач также может отправить гной из абсцесса в лабораторию, чтобы можно было точно определить бактерии. Но даже в этом случае выявление бактерий редко меняет лечение.
Лечение и уход за перитонзиллярным абсцессом в домашних условиях
Лечение перитонзиллярного абсцесса в домашних условиях не существует. Немедленно позвоните своему врачу, чтобы проверить свои симптомы.
Лечение перитонзиллярного абсцесса
Если у вас перитонзиллярный абсцесс, врач будет больше всего беспокоиться о вашем дыхании и дыхательных путях.Если ваша жизнь в опасности из-за закупорки горла, первым делом можно ввести иглу в гнойный карман и слить достаточно жидкости, чтобы вы могли дышать комфортно.
Если ваша жизнь не находится в непосредственной опасности, врач приложит все усилия, чтобы процедура была максимально безболезненной. Вы получите местный анестетик (как у дантиста), введенный под кожу над абсцессом, и, при необходимости, обезболивающее и седативное средство через капельницу, введенную в вашу руку. Врач будет отсасывать, чтобы избежать проглатывания гноя и крови.
- У врача есть несколько вариантов лечения:
- Аспирация иглой включает в себя медленное введение иглы в абсцесс и извлечение гноя в шприц.
- Для разреза и дренирования скальпелем в абсцессе делается небольшой надрез, чтобы мог стекать гной.
- Острая тонзиллэктомия (удаление миндалин у хирурга) может потребоваться, если по какой-то причине вы не можете переносить дренаж или если у вас в анамнезе частые тонзиллиты.

- Вы получите антибиотик. Первая доза может быть введена внутривенно. Пенициллин — лучшее лекарство от этого типа инфекции, но если у вас аллергия, сообщите врачу, чтобы можно было использовать другой антибиотик (другим вариантом может быть эритромицин или клиндамицин).
- Если вы здоровы и абсцесс хорошо дренируется, вы можете идти домой. Если вы очень больны, не можете глотать или у вас есть осложнения со здоровьем (например, диабет), вас могут положить в больницу.Маленькие дети, которым часто требуется общая анестезия для дренирования, часто нуждаются в госпитализации для наблюдения.
Наблюдение при перитонзиллярном абсцессе
Проконсультируйтесь с врачом или специалистом по ухо-нос-горло (отоларинголог) после лечения перитонзиллярного абсцесса. Также:
- Если абсцесс начинает возвращаться, вам может потребоваться другой антибиотик или дополнительный дренаж.
- При сильном кровотечении или затрудненном дыхании или глотании немедленно обратитесь за медицинской помощью.

Профилактика перитонзиллярного абсцесса
Не существует надежного метода предотвращения перитонзиллярного абсцесса, кроме ограничения рисков: не курите, соблюдайте гигиену полости рта и своевременно лечите инфекции полости рта.
- Если у вас развивается перитонзиллярный абсцесс, вы можете предотвратить перитонзиллярный целлюлит, приняв антибиотики. Тем не менее, вам следует внимательно следить за образованием абсцесса и даже быть госпитализированным.
- Если у вас есть вероятность образования абсцесса (например, если вы часто болеете тонзиллитом), поговорите со своим врачом о том, следует ли вам удалять миндалины.
- Как и в случае любого рецепта, вы должны закончить полный курс антибиотика, даже если вы почувствуете себя лучше через несколько дней.
Перспективы перитонзиллярного абсцесса
Люди с неосложненным, хорошо вылеченным перитонзиллярным абсцессом обычно полностью выздоравливают. Если у вас нет хронического тонзиллита (при котором миндалины регулярно воспаляются), вероятность возврата абсцесса составляет всего 10%, и удаление миндалин обычно не требуется.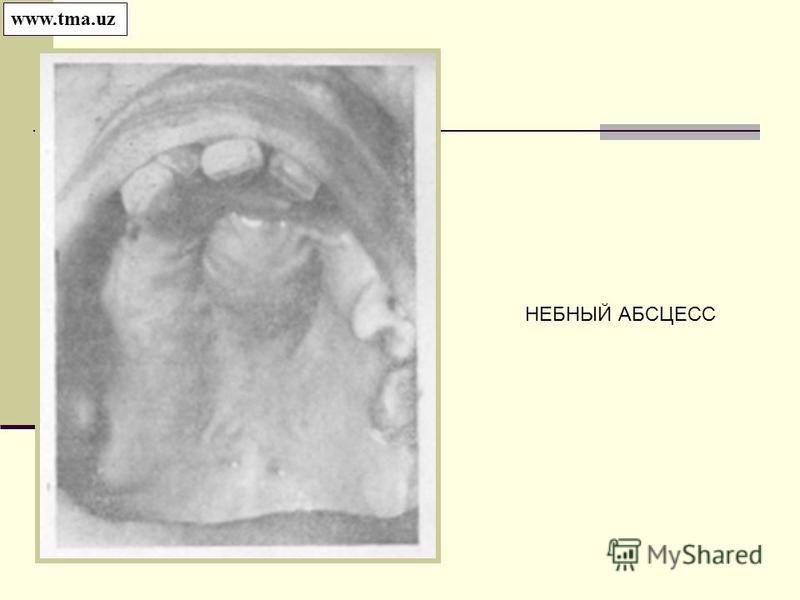
Большинство осложнений возникает у людей с диабетом, у людей с ослабленной иммунной системой (например, у больных СПИДом, у реципиентов трансплантатов, принимающих иммуносупрессивные препараты, или у больных раком), или у тех, кто не осознает серьезность болезни. и не обращайтесь за медицинской помощью.
Основные осложнения перитонзиллярного абсцесса включают:
- Закупорка дыхательных путей
- Кровотечение из-за эрозии абсцесса в главный кровеносный сосуд
- Обезвоживание из-за затрудненного глотания
- Инфекция в тканях под грудью
- Пневмония
- Менингит
- Сепсис (бактерии в кровотоке)
Перитонзиллярный абсцесс — Американский семейный врач
2.Гавриил Х,
Вайман М,
Кесслер А,
Эвиатар Э.
Микробиология перитонзиллярного абсцесса как показание к тонзиллэктомии. Медицина (Балтимор) .
2008.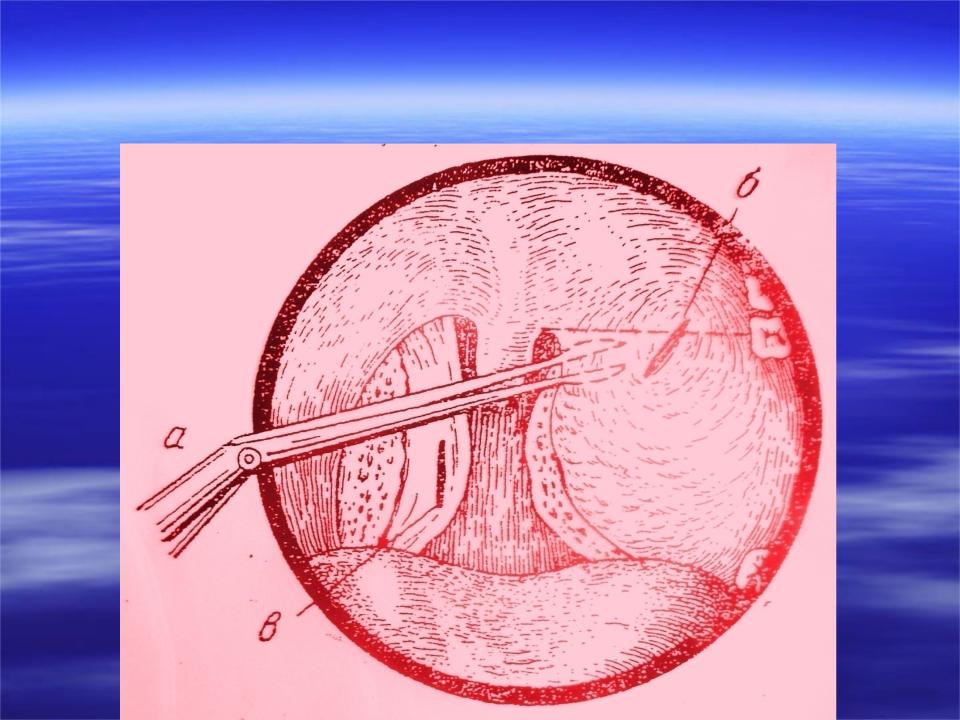 87 (1): 33–36.
87 (1): 33–36.
3. Чау Дж. К.,
Seikaly HR,
Харрис-младший,
Вилла-Роэль C,
Кирпич С,
Rowe BH.
Кортикостероиды в лечении перитонзиллярного абсцесса: слепое плацебо-контролируемое клиническое испытание. Ларингоскоп .
2014; 124 (1): 97–103.
4.Корделук С,
Новак Л,
Путерман М,
Краус М,
Джошуа БЖ.
Связь перитонзиллярной инфекции и острого тонзиллита: миф или реальность? Otolaryngol Head Neck Surg .
2011; 145 (6): 940–945.
5. Standring S, ed. Анатомия Грея: анатомические основы клинической практики 39-е изд. Нью-Йорк: Эльзевир Черчилль Ливингстон; 2005: 623–625.
6. Джонсон РФ,
Стюарт MG,
Райт CC.
Основанный на фактах обзор лечения перитонзиллярного абсцесса. Otolaryngol Head Neck Surg .
2003. 128 (3): 332–343.
7. Альбертц Н,
Назар Г.
Перитонзиллярный абсцесс: лечение немедленной тонзиллэктомией — опыт 10 лет. Акта Отоларингол .
Акта Отоларингол .
2012. 132 (10): 1102–1107.
8. Klug TE.
Заболеваемость и микробиология перитонзиллярного абсцесса: влияние сезона, возраста и пола. Eur J Clin Microbiol Infect Dis .
2014. 33 (7): 1163–1167.
9. Пауэлл Э.Л.,
Пауэлл Дж,
Самуэль-младший,
Wilson JA.Обзор патогенеза перитонзиллярного абсцесса у взрослых: время для переоценки. J Antimicrob Chemother .
2013; 68 (9): 1941–1950.
10. Хидака Х,
Курияма С,
Яно Х,
Цудзи I,
Кобаяши Т.
Препятствующие факторы в патогенезе перитонзиллярного абсцесса и бактериологическое значение группы Streptococcus milleri. Eur J Clin Microbiol Infect Dis .
2011. 30 (4): 527–532.
11.Тальярени Ю.М.,
Кларксон Э.
Тонзиллит, перитонзиллярные и боковые глоточные абсцессы. Оральный Maxillofac Surg Clin North Am .
2012; 24 (2): 197–204, viii.
12. Соуэрби Л. Дж.,
Дж.,
Хуссейн З.,
Хусейн М.
Эпидемиология, устойчивость к антибиотикам и течение перитонзиллярных абсцессов после выписки в Лондоне, Онтарио. J Otolaryngol Head Neck Surg .
2013; 425.
13. Пауэлл Дж.,
Wilson JA.
Обзор перитонзиллярного абсцесса, основанный на фактических данных. Клин Отоларингол .
2012. 37 (2): 136–145.
14. Скотт П.М.,
Лофтус WK,
Кью Дж.
Ахуджа А,
Юэ В,
ван Хасселт CA.
Диагностика перитонзиллярных инфекций: проспективное ультразвуковое исследование, компьютерная томография и клиническая диагностика. Дж Ларингол Отол .
1999. 113 (3): 229–232.
15. Озбек Ц,
Айгенч Э,
Тунец ЕС,
Сельчук А,
Оздем С.
Использование стероидов при лечении перитонзиллярного абсцесса. Дж Ларингол Отол .
2004. 118 (6): 439–442.
16. Waage RK. Дренирование перитонзиллярного абсцесса В: Pfenninger JL, Fowler GC, eds. Процедуры Пфеннингера и Фаулера для первичной медицинской помощи. 2-е изд. Сент-Луис, Миссури: Мосби; 2003: 499–502.
Процедуры Пфеннингера и Фаулера для первичной медицинской помощи. 2-е изд. Сент-Луис, Миссури: Мосби; 2003: 499–502.
17. Клуг Т.Е.,
Хенриксен JJ,
Фурстед К,
Овесен Т.
Значимые возбудители перитонзиллярных абсцессов. Eur J Clin Microbiol Infect Dis .
2011. 30 (5): 619–627.
18. Киефф Д.А.,
Бхаттачарья Н,
Сигель Н.С.,
Салман С.Д.Подбор антибиотиков после разреза и дренирования перитонзиллярных абсцессов. Otolaryngol Head Neck Surg .
1999. 120 (1): 57–61.
19. Райан С,
Папаниколау V,
Кио И.
Оценка перитонзиллярной абсцессной болезни и развивающейся микробиологии. Б-ЛОР .
2014; 10 (1): 15–20.
20. Фэрбенкс DN. Абсцессы глубокого шейного пространства. В: Карманное руководство по антимикробной терапии в отоларингологии — хирургия головы и шеи, 13-е изд, Александрия, Вирджиния: Американская академия отоларингологии — Фонд хирургии головы и шеи, Inc.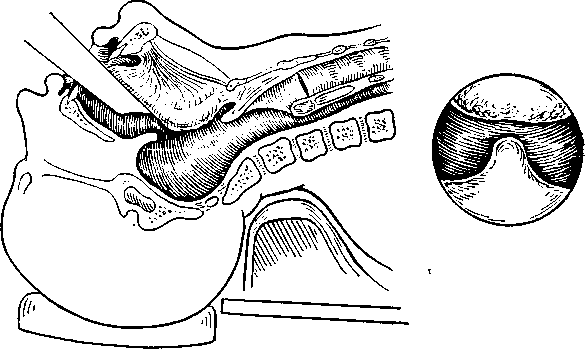 ; 2007: 40–41.
; 2007: 40–41.
21. Гилберт Д.Н., Чемберс Х.Ф., Элиопулос Г.М. и др., Ред. Руководство Сэнфорда по антимикробной терапии. 45-е изд. Сперривилль, Вирджиния: Antimicrobial Therapy Inc .; 2015: 49.
22. Аль Ягчи С,
Круиз А,
Капур К.,
Сингх А,
Харкорт Дж.
Амбулаторное ведение больных с перитонзиллярным абсцессом. Клин Отоларингол .
2008. 33 (1): 52–55.
23. Гарас Г,
Ифеачо С,
Cetto R,
Арора А,
Толлей Н.Проспективный аудит амбулаторного ведения пациентов с перитонзиллярным абсцессом: замыкая петлю: как мы это делаем. Клин Отоларингол .
2011. 36 (2): 174–179.
24. Маром Т,
Cinamon U,
Ицковиз Д,
Рот Ю.
Изменение тренда перитонзиллярного абсцесса. Ам Дж Отоларингол .
2010. 31 (3): 162–167.
25. Тачибана Т,
Орита Y,
Абэ-Фудзисава I,
и другие.
Факторы прогноза и эффекты раннего хирургического дренирования у пациентов с перитонзиллярным абсцессом. J Заразить Chemother .
J Заразить Chemother .
2014. 20 (11): 722–725.
26. О’Брайен Дж. Ф.,
Мид JL,
Falk JL.
Дексаметазон в качестве вспомогательной терапии тяжелого острого фарингита. Энн Эмерг Мед .
1993. 22 (2): 212–215.
27. Ли Ю.Дж.,
Чон ЙМ,
Ли HS,
Hwang SH.
Эффективность кортикостероидов в лечении перитонзиллярного абсцесса: метаанализ. Clin Exp Оториноларингол .
2016; 9 (2): 89–97.
28. Steyer TE.
Перитонзиллярный абсцесс: диагностика и лечение [опубликованное исправление опубликовано в Am Fam Physician. 2002; 66 (1): 30]. Врач Фам .
2002. 65 (1): 93–96.
Перитонзиллярный абсцесс — Консультант по терапии рака
ОБЗОР: Что нужно знать каждому практикующему
Вы уверены, что у вашего пациента перитонзиллярный абсцесс? Каковы типичные проявления этого заболевания?
Классические клинические признаки и симптомы перитонзиллярного абсцесса (ПТА), также известного как ангина, включают лихорадку, боль в горле, приглушенный голос, одинофагию, асимметрию миндалин, отек мягкого неба и отклонение язычка. Некоторые пациенты жалуются на ипсилатеральную оталгию. Двусторонняя ПТА может проявляться значительным тризмом, и ее очень трудно диагностировать только на основании клинических данных.
Некоторые пациенты жалуются на ипсилатеральную оталгию. Двусторонняя ПТА может проявляться значительным тризмом, и ее очень трудно диагностировать только на основании клинических данных.
У маленьких детей с абсцессами глубокого шейного отдела шеи, как правило, более тонкие проявления. Они редко могут выразить словами свои симптомы или сотрудничать с физическим обследованием. Их ротоглотку часто трудно исследовать из-за ее небольшого размера.
Пациенты моложе 4 лет чаще обращаются с возбуждением, кашлем, слюнотечением, летаргией, респираторным дистрессом, ринореей и стридором и реже с положительными физическими признаками при обследовании ротоглотки и тризмом по сравнению с пациентами от 4 лет и старше.
Физикальное обследование может быть затруднено у пациентов с тризмом или респираторной недостаточностью. В этих случаях следует избегать агрессивного физического обследования, чтобы предотвратить катастрофическую дыхательную недостаточность из-за спонтанного разрыва абсцесса или эпиглотита. Вместо этого, визуализация (компьютерная томография [КТ] или внутриротовое ультразвуковое исследование) или осмотр квалифицированным отоларингологом в контролируемых условиях с искусственными дыхательными путями подтвердят диагноз.
Вместо этого, визуализация (компьютерная томография [КТ] или внутриротовое ультразвуковое исследование) или осмотр квалифицированным отоларингологом в контролируемых условиях с искусственными дыхательными путями подтвердят диагноз.
Какое другое заболевание / состояние имеет некоторые из этих симптомов?
Острый бактериальный тонзиллит
Инфекционный мононуклеоз
Перитонзиллярный целлюлит (ПТК), перитонзиллит
Заглоточный абсцесс
Тонзиллярный абсцесс
Эпиглоттит
Синдром Леммьера
Что послужило причиной развития этой болезни в это время?
Инфекции орофарингеальной зоны обычно считаются причиной ПТА.Заболевание чаще всего встречается у подростков и взрослых, но может возникнуть в любом возрасте. Заболевание развивается, когда ротоглоточные бактерии вторгаются в перитонзиллярное пространство, что приводит к скоплению гноя между капсулой фиброзной миндалины и верхней сужающей мышцей глотки. Чаще всего поражается верхний полюс небной миндалины.
Чаще всего поражается верхний полюс небной миндалины.
PTA обычно предшествует острый тонзиллит, который прогрессирует до целлюлита, флегмоны и абсцесса. Тем не менее, до 20% пациентов развивали ПТА без анамнеза тонзиллита или фарингита, скорее всего, в результате обструкции желез Вебера.Согласно недавнему исследованию, предшествующая антибактериальная терапия не предотвращала развитие ПТА.
Боль в горле в анамнезе с прогрессированием симптомов, несмотря на терапию антибиотиками, должна предупредить врача о возможности ПТА. Ухудшение боли в горле, дисфагии, недостаточного перорального приема, боли в шее или образования шейки, лихорадки, тризма и повышенной раздражительности у маленьких детей очень подозрительны для ПТА. Тризм в сочетании с набуханием и отклонением увулярного канала может помочь в дифференциации PTA и PTC.
Не известно никаких генетических факторов, предрасполагающих к развитию ПТА. Подростки, молодые люди и курильщики подвержены повышенному риску PTA. Диагноз обычно устанавливается после тщательного медицинского осмотра квалифицированным врачом. Однако у маленьких детей и очень больных пациентов из-за тризма обследование может быть затруднено и ограничено. Визуализирующие исследования (компьютерная томография или интраоральное ультразвуковое исследование) установят диагноз.
Диагноз обычно устанавливается после тщательного медицинского осмотра квалифицированным врачом. Однако у маленьких детей и очень больных пациентов из-за тризма обследование может быть затруднено и ограничено. Визуализирующие исследования (компьютерная томография или интраоральное ультразвуковое исследование) установят диагноз.
Какие лабораторные исследования следует запросить для подтверждения диагноза? Как следует интерпретировать результаты?
PTA — клинический диагноз.Тем не менее, общий анализ крови с дифференциалом, посев из горла, аэробные и анаэробные культуры и окраска по Граму гнойного материала из абсцесса помогают в диагностике. Лейкоцитоз с преобладанием нейтрофилов — это неспецифическая находка. Посев крови недостаточно чувствителен, чтобы его рекомендовали регулярно. Тем не менее, мы выступаем за сбор посевов крови (аэробных и анаэробных) у токсичных детей с лихорадкой.
Могут ли быть полезны визуализирующие исследования? Если да, то какие?
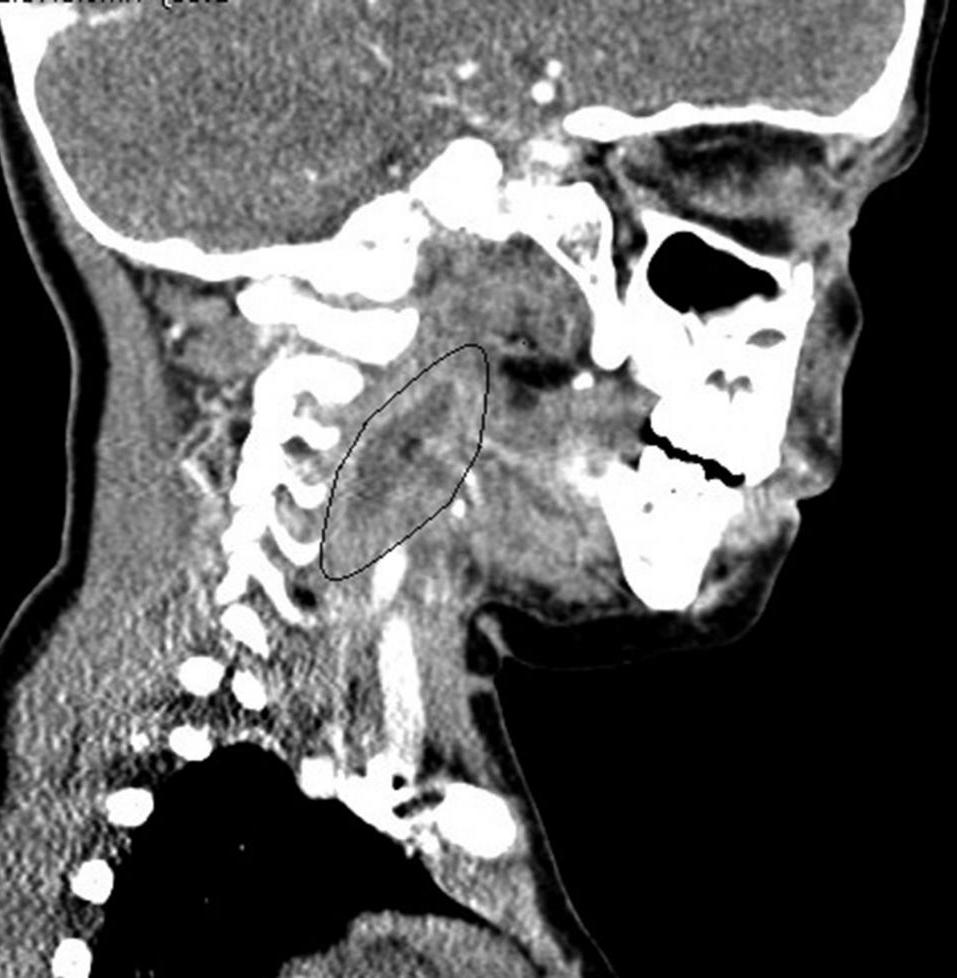
Клинические проявления глубоких инфекций шеи часто очень похожи, и физикальное обследование может быть затруднено. Визуализирующие исследования часто необходимы для дальнейшего определения местоположения у детей. Обычный пленочный рентгеновский снимок шеи не так полезен, как компьютерная томография (КТ) с йодсодержащим контрастом. КТ стала ценным инструментом в оценке педиатрических пациентов с подозрением на абсцесс шеи с зарегистрированной чувствительностью 100% по сравнению с чувствительностью 83% для простых боковых рентгенограмм шеи.
Визуализирующие исследования часто необходимы для дальнейшего определения местоположения у детей. Обычный пленочный рентгеновский снимок шеи не так полезен, как компьютерная томография (КТ) с йодсодержащим контрастом. КТ стала ценным инструментом в оценке педиатрических пациентов с подозрением на абсцесс шеи с зарегистрированной чувствительностью 100% по сравнению с чувствительностью 83% для простых боковых рентгенограмм шеи.
CT предоставляет точную и дискретную информацию о воспалительных процессах в заглоточном, парафарингеальном, латеральном шейном и околоушном пространствах.На аксиальных КТ-изображениях появление однородной области с низким затуханием, окруженной ободком или кольцом усиления, типично для абсцесса, тогда как целлюлит характеризуется отеком мягких тканей и потерей жировых слоев. Дополнительные затраты и облучение КТ заменяются улучшенными диагностическими возможностями и чувствительностью.
Внутриротовое ультразвуковое исследование является альтернативой, хотя для этого требуется отзывчивый пациент.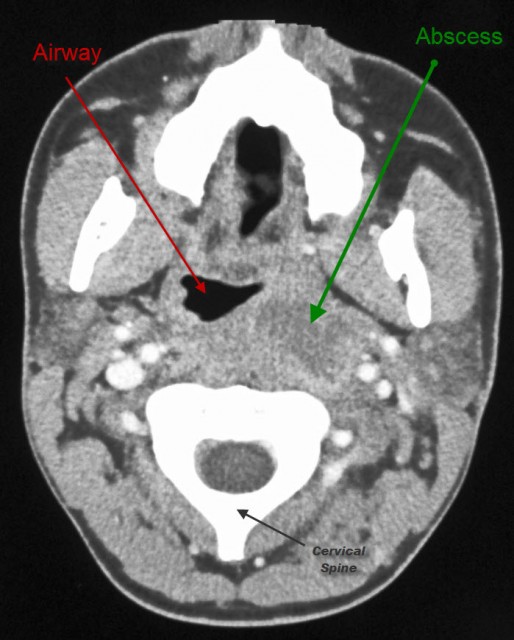
Если вы можете подтвердить, что у пациента есть перитонзиллярный абсцесс, какое лечение следует начать?
Пациентам с респираторным дистресс-синдромом следует немедленно стабилизировать состояние дыхательных путей.Необходимо привлечь опытного врача. Все дети с ПТА должны быть обследованы отоларингологом. Как правило, лечение ПТА включает внутривенное введение антибиотиков, хирургический дренаж, адекватную гидратацию, обезболивание и тщательный клинический мониторинг осложнений. При появлении подозрения на диагноз следует начинать прием антибиотиков парентерально.
Выбор хирургического дренажа зависит от различных факторов. Дети старшего возраста, которые могут переносить местную анестезию, могут пройти пункционную аспирацию у квалифицированного отоларинголога в амбулаторных условиях.Фактически, пункционная аспирация может быть выполнена быстро, относительно безопасна и может быть как диагностической, так и терапевтической. Эти пациенты должны будут наблюдать за такими осложнениями пункционной аспирации, как кровотечение, аспирация гноя или крови. Перед выпиской пациенты должны иметь возможность принимать пероральные антибиотики и жидкости и хорошо контролировать боль. Кроме того, пациенты должны пройти тщательное медицинское наблюдение (1-2 дня).
Перед выпиской пациенты должны иметь возможность принимать пероральные антибиотики и жидкости и хорошо контролировать боль. Кроме того, пациенты должны пройти тщательное медицинское наблюдение (1-2 дня).
Ввиду смешанной флоры, вызывающей ПТА и увеличивающегося числа организмов, продуцирующих бета-лактамазы, рекомендуется использование парентеральных антибиотиков, активных против стрептококка группы А, золотистого стафилококка и респираторных анаэробов.Клиндамицин (25-40 мг / кг / день внутривенно через каждые 6-8 часов) или ампицилин-сульбактам (200 мг ампициллина / кг / день внутривенно через каждые 6 часов) являются подходящими исходными антибиотиками. Подходят имипенем (60-100 мг / кг / день внутривенно через каждые 6 часов) или меропенем (60 мг / кг / доза внутривенно через каждые 8 часов), хотя и более дорогие альтернативы.
Пациентам, инфицированным MRSA, следует назначать ванкомицин (60 мг / кг / день внутривенно через каждые 6 часов) или клиндамицин (40 мг / кг / день внутривенно через каждые 8 часов).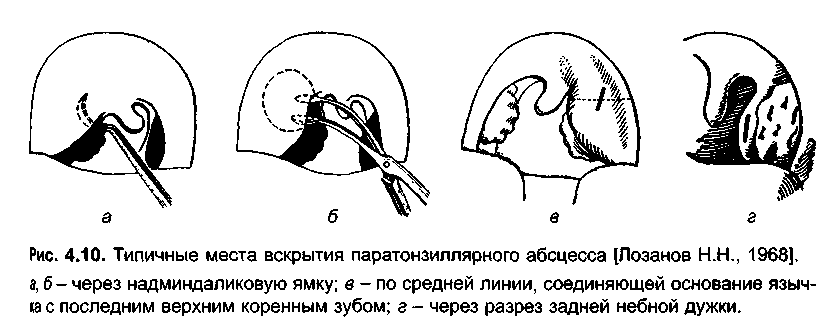 Клиндамицин следует использовать только в том случае, если изолят MRSA чувствителен к клиндамицину или местная эпидемиология поддерживает его эмпирическое использование (устойчивость к клиндамицину <10%). Пероральный линезолид - дорогая альтернатива амбулаторному лечению документированной инфекции MRSA. Доза зависит от возраста и веса пациента: дети <5 лет: 30 мг / кг / день перорально, разделенные каждые 8 часов, дети 5-11 лет: 20 мг / кг / день перорально, разделенные каждые 12 часов, дети = 12 лет. и подростки 600 мг внутрь каждые 12 часов.
Клиндамицин следует использовать только в том случае, если изолят MRSA чувствителен к клиндамицину или местная эпидемиология поддерживает его эмпирическое использование (устойчивость к клиндамицину <10%). Пероральный линезолид - дорогая альтернатива амбулаторному лечению документированной инфекции MRSA. Доза зависит от возраста и веса пациента: дети <5 лет: 30 мг / кг / день перорально, разделенные каждые 8 часов, дети 5-11 лет: 20 мг / кг / день перорально, разделенные каждые 12 часов, дети = 12 лет. и подростки 600 мг внутрь каждые 12 часов.
Решение о переходе на пероральные антибиотики основывается на клиническом течении болезни и целесообразно, когда у пациента нет лихорадки и он может глотать таблетки и жидкость.Продолжительность противомикробной терапии недостаточно изучена. Как правило, после успешного дренирования 14 дней приема антибиотиков должно быть достаточно.
Пероральные антибиотики, подходящие для амбулаторного лечения перитонзиллярного целлюлита (ПТК) и дренированного ПТА, включают амоксициллин-клавулановую кислоту (45 мг / кг / день — компонент амоксициллина — перорально каждые 12 часов, 875 мг перорально каждые 12 часов взрослым) или клиндамицин 30 мг / кг / день перорально, разделенный каждые 8 часов, 450 мг перорально каждые 8 часов у взрослых.
Часто состояние пациента находится в пределах континуума между целлюлитом и абсцессом, и решение о проведении операции основывается как на клинической ситуации, так и на внешнем виде КТ. Индивидуализированное лечение приводит к более успешным результатам. В разных больницах предпочитают разные процедуры. Некоторые центры используют разрез и дренирование, другие — пункционную аспирацию, а третьи — немедленную тонзиллэктомию «ангины» («тонзиллэктомия и чод»).
Разрез и дренирование у детей младшего возраста выполняет отоларинголог под общей анестезией.Процедура проводится через ротовой доступ, требует отсасывания через ротовую полость перед проникновением в абсцесс для предотвращения аспирации гнойных образований.
Немедленная (ангина) тонзиллэктомия предназначена для пациентов, у которых не удалось выполнить рассечение и дренирование, или у которых в анамнезе часто встречается тонзиллит. Хотя некоторые отоларингологи могут рекомендовать немедленную тонзиллэктомию, повышенные операционные трудности из-за острого воспаления и повышенный риск кровотечения делают этот вариант менее привлекательным.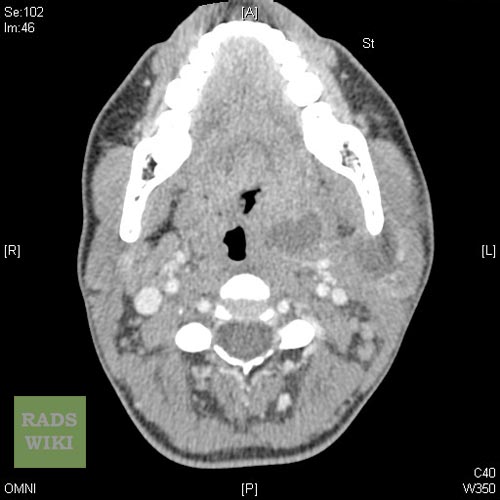
В целом педиатрические пациенты не переносят местную анестезию и нуждаются в общей анестезии для обеих процедур.Обе процедуры эффективны более чем на 90%. Частота рецидивов PTA составляет 10-15%. Поэтому важно сообщить пациенту, что в будущем риск ПТА увеличивается. Многие отоларингологи рекомендуют плановую тонзиллэктомию после того, как инфекция осталась позади.
Клиническое уменьшение боли и лихорадки наблюдается через 24-48 часов после антибактериальной терапии и / или хирургического вмешательства. Пациенты, у которых не наступает улучшение от одних антибиотиков, должны быть обследованы на предмет наличия абсцесса и необходимости хирургического вмешательства.Пациенты, у которых был дренирован абсцесс и которые продолжают лихорадить или испытывать боль, должны быть тщательно обследованы на предмет таких осложнений, как частичное дренирование ПТА, повторное накопление гноя, распространение инфекции на окружающие структуры или септический тромбофлебит яремной вены.
Какие побочные эффекты связаны с каждым вариантом лечения?
Антибактериальная терапия в целом безопасна. Документально подтвержденные побочные эффекты антибиотикотерапии включают сыпь, тошноту, диарею, угнетение костного мозга, синдром Стивенса-Джонсона, анафилаксию, ототоксичность и нефротоксичность (ванкомицин), повышение уровня АСТ и АЛТ, псевдомембранозный колит и головную боль.
Риски, связанные с пункционной аспирацией, включают повторное накопление гноя, кровотечение и пропущенный абсцесс.
Риски, связанные с разрезом и дренированием, включают необходимость общей анестезии, аспирации гноя, кровотечения и травм жизненно важных структур (нервов, сонной артерии).
Риски, связанные с тонзиллэктомией при ангине, включают необходимость в общей анестезии, более длительную госпитализацию, более сильную боль по сравнению с пункционной аспирацией или разрезом и дренированием, кровотечение и обезвоживание из-за плохого перорального приема.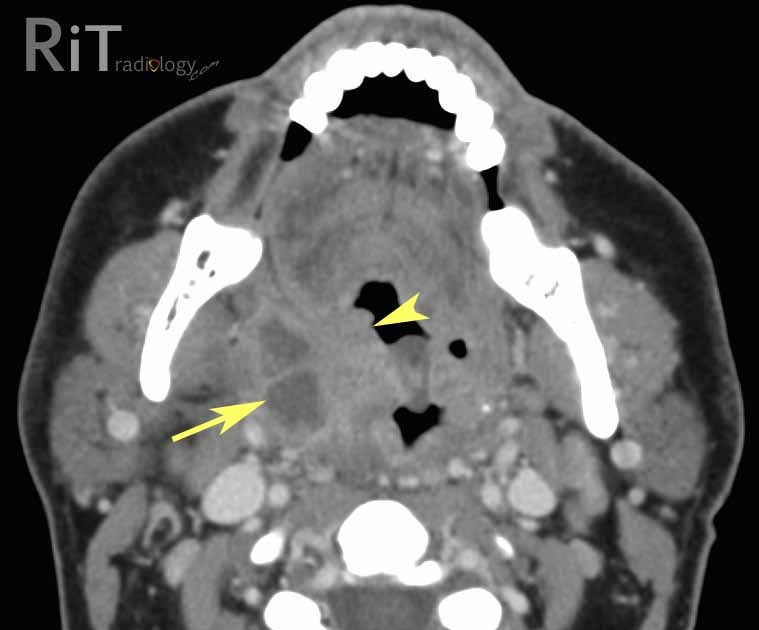
Каковы возможные исходы перитонзиллярного абсцесса?
Своевременная антибактериальная терапия флегмоны и хирургическое дренирование зрелого абсцесса наряду с парентеральной терапией имеет хороший прогноз. Осложнения ПТА включают бактериемию с сепсисом, обструкцию верхних дыхательных путей, аспирационную пневмонию, гнойный тромбофлебит внутренней яремной вены (синдром Лемьера) и эрозию сонной артерии.
Всем пациентам с ПТА требуется терапия антибиотиками для излечения инфекции.Целью хирургического лечения является дренирование абсцесса. Сами по себе антибиотики не всегда эффективны при лечении ПТА. Игольная аспирация наименее инвазивна и в случае успеха сопряжена с наименьшим риском осложнений.
Что вызывает это заболевание и как часто оно встречается?
ЗБТА — наиболее распространенная глубокая инфекция головы и шеи. Диагноз ПТА увеличивается с возрастом и чаще всего встречается у подростков и взрослых. Однако болезнь описана во всех детских возрастных группах, в том числе и у очень маленьких.Расчетная ежегодная частота случаев подозрения на ПТА среди подростков составляла 40 случаев на 100 000 человек. Частота ПТА, подтвержденная дренированием гноя, составила 3 случая на 100000. И мужчины, и женщины страдают одинаково. Хотя односторонняя PTA более распространена, чем двусторонняя PTA, любая сторона может быть затронута с одинаковой вероятностью. Для PTA нет сезонности. По данным одного исследования, курильщики чаще страдают от ЗБП.
Однако болезнь описана во всех детских возрастных группах, в том числе и у очень маленьких.Расчетная ежегодная частота случаев подозрения на ПТА среди подростков составляла 40 случаев на 100 000 человек. Частота ПТА, подтвержденная дренированием гноя, составила 3 случая на 100000. И мужчины, и женщины страдают одинаково. Хотя односторонняя PTA более распространена, чем двусторонняя PTA, любая сторона может быть затронута с одинаковой вероятностью. Для PTA нет сезонности. По данным одного исследования, курильщики чаще страдают от ЗБП.
PTA обычно возникает в результате непрерывного распространения инфекции от остро инфицированных миндалин.
Нет данных о генетической предрасположенности к ЗБП.
Как эти патогены / гены / воздействия вызывают болезнь?
Инфекция обычно возникает в результате распространения инфекции в результате острого тонзиллита, вызванного стрептококковой или вирусной инфекцией. Иногда это осложнение инфекционного мононуклеоза. Непонятно, почему у некоторых людей неосложненный тонзиллит, а у некоторых разовьется ПТА.
Непонятно, почему у некоторых людей неосложненный тонзиллит, а у некоторых разовьется ПТА.
Другие клинические проявления, которые могут помочь в диагностике и лечении
НЕТ
Какие осложнения вы можете ожидать от болезни или лечения болезни?
Повторяемость PTA оценивается в 10-15%.Пациентам с рецидивирующим тонзиллитом и ЧТА следует назначить тонзилэктомию после исчезновения инфекции.
Доступны ли дополнительные лабораторные исследования; даже те, которые не широко доступны?
НЕТ
Как можно предотвратить перитонзиллярный абсцесс?
Нет известных вмешательств, созданных для предотвращения ЧТА. Курильщики подвергаются повышенному риску ПТА. Рекомендуется бросить курить.
Какие доказательства?
Marom, T, Cinamon, U, Itskoviz, D, Roth, Y.«Изменение тенденций перитонзиллярного абсцесса». Am J of Otolaryngol – Head and Neck Medicine and Surgery. об. 31. 2010. С. 162–167. (В крупном недавнем исследовании приняли участие более 400 взрослых и детей из Израиля. Ретроспективный обзор пациентов с ПТА. Включает микробиологические данные дренированных абсцессов, клинические характеристики, осложнения и предрасполагающие факторы.)
Am J of Otolaryngol – Head and Neck Medicine and Surgery. об. 31. 2010. С. 162–167. (В крупном недавнем исследовании приняли участие более 400 взрослых и детей из Израиля. Ретроспективный обзор пациентов с ПТА. Включает микробиологические данные дренированных абсцессов, клинические характеристики, осложнения и предрасполагающие факторы.)
Миллар, К. Р., Джонсон, Д. У., Драммонд, Д., Келлнер, Д. Д. «Подозрение на перитонзиллярный абсцесс у детей». Педиатр Скорая помощь .. vol. 23. 2007. С. 431-8. (Ретроспективный популяционный обзор предполагаемых и подтвержденных случаев ПТА.)
Брук, И. «Микробиология и лечение перитонзиллярных, ретрофарингеальных и парафарингеальных абсцессов». J Oral Maxillofac Surg .. vol. 62. 2004. pp. 1545-1550. (Обзор педиатрической PTA, фокусируется на микробиологии и лечении.)
Гольдштейн, Н. А., Хаммершлаг, М. Р., Фейгин, Р. Д., Черри, Д. Д., Деммлер-Харрисон, Г. Дж., Каплан, С. Л..«Перитонзиллярные, заглоточные и парафарингеальные абсцессы».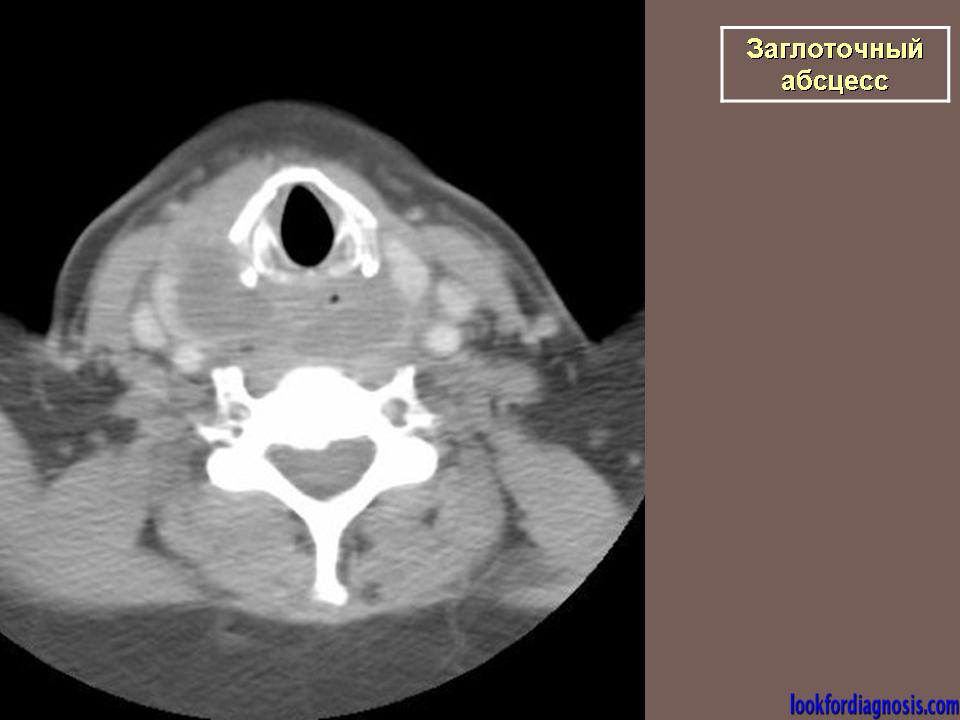 Учебник детских инфекционных болезней. 2009. С. 177
Учебник детских инфекционных болезней. 2009. С. 177
Шварц, Р.Х., Лонг, СС, Пикеринг, Л.К., Пробер, К.Г. «Инфекции, связанные с верхними и средними дыхательными путями». Принципы и практика детских инфекционных болезней. 2008. 213 с.
.
Продолжающиеся споры относительно этиологии, диагностики и лечения
Использование адъювантных кортикостероидов для лечения подозрения на ПТА является значительной областью противоречий.Использование стероидов не было связано с какими-либо значительными положительными или отрицательными результатами. Учитывая, что доказательства в поддержку стероидного лечения при ЧТА отсутствуют и известны потенциальные серьезные побочные эффекты стероидов, их не следует использовать в повседневной практике. Мы считаем, что пациентам с сильной болью и / или нарушением дыхательных путей может быть полезно кратковременное лечение стероидами в дополнение к хирургическому дренированию.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине».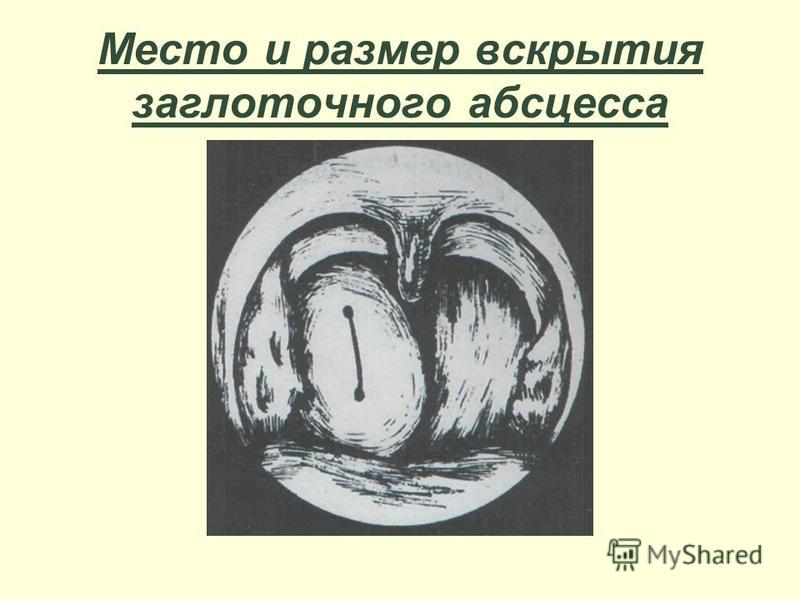 Все права защищены.
Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Перитонзиллярный абсцесс. Информация о ангинах.
Сиделл Д., Шапиро, Нидерланды; Острый тонзиллит. Заразить мишени лекарств Disord. 2012 августа 12 (4): 271-6.
Галиото, штат Нью-Джерси; Паратонзиллярный абсцесс. Я семейный врач. 2008, январь 1577 (2): 199-202.
Корделук С., Новак Л., Путерман М. и др .; Связь перитонзиллярной инфекции и острого тонзиллита: миф или реальность? Отоларингол Head Neck Surg. 2011 декабрь 145 (6): 940-5. DOI: 10.1177 / 0194599811415802. Epub 2 августа 2011 г.
Маром Т., Цинамон У, Ицковиз Д. и др .; Изменение тренда перитонзиллярного абсцесса. Am J Otolaryngol. 2010 Май-июнь 31 (3): 162-7. Epub 2009, 23 апреля.
Заутнер А. Е., Краузе М., Стропал Г. и др .; Внутриклеточный персистирующий золотистый стафилококк является основным возбудителем рецидивирующего тонзиллита.PLoS One. 15 марта 2010 г. (3): e9452. DOI: 10.1371 / journal.pone.0009452.
Е., Краузе М., Стропал Г. и др .; Внутриклеточный персистирующий золотистый стафилококк является основным возбудителем рецидивирующего тонзиллита.PLoS One. 15 марта 2010 г. (3): e9452. DOI: 10.1371 / journal.pone.0009452.
Райан С., Датта С., Симо Р.; Роль скрининга на инфекционный мононуклеоз у пациентов, поступивших с изолированным односторонним перитонзиллярным абсцессом. J Laryngol Otol. 2004 Май 118 (5): 362-5.
Ручей I; Микробиология и лечение перитонзиллярных, заглоточных и парафарингеальных абсцессов. J Oral Maxillofac Surg. 2004 Dec62 (12): 1545-50.
Боль в горле острая; NICE CKS, октябрь 2012 г. (только для Великобритании)
Mills LD, May K, Mihlon F; Перитонзиллярный абсцесс с увулярной водянкой.West J Emerg Med. 2010, 11 февраля (1): 83-5.
Repanos C, Mukherjee P, Alwahab Y; Роль микробиологических исследований в лечении перитонзиллярного абсцесса. J Laryngol Otol. 2009 Август 123 (8): 877-9.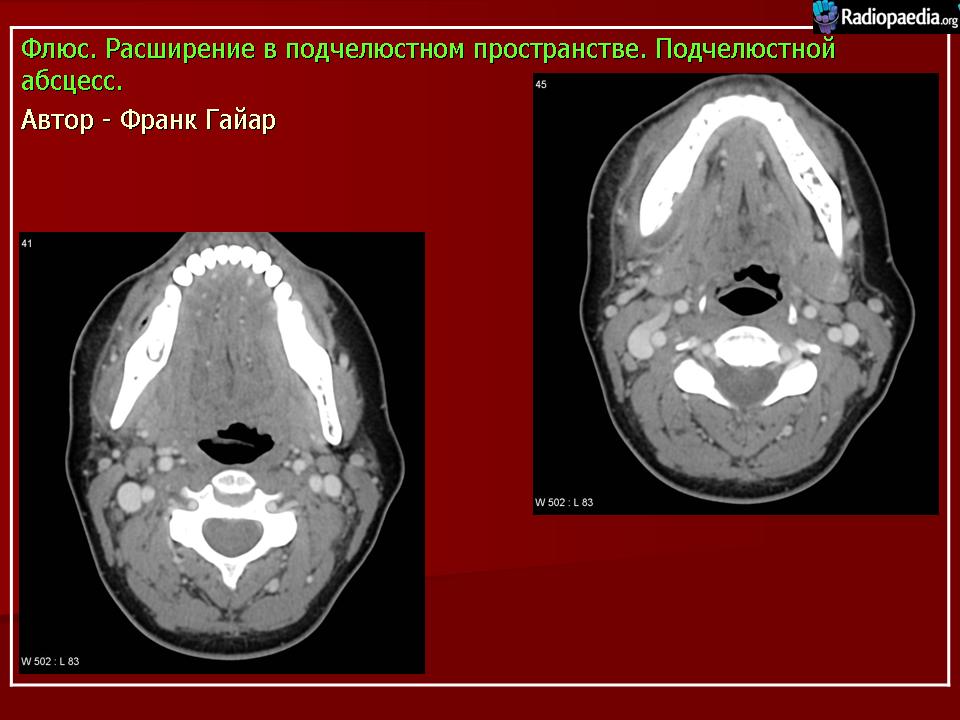 DOI: 10.1017 / S0022215108004106. Epub 2008 4 декабря
DOI: 10.1017 / S0022215108004106. Epub 2008 4 декабря
Вонг С. и др .; Новые микробы и инфекции, Nature.com, 2012
Чау Дж. К., Сейкали Х. Р., Харрис Дж. Р. и др .; Кортикостероиды в лечении перитонзиллярного абсцесса: слепое плацебо-контролируемое клиническое испытание.Ларингоскоп. 2014 Январь 124 (1): 97-103. DOI: 10.1002 / lary.24283. Epub 2013 9 июля.
Пелаз А.К., Альенде А.В., Льоренте Пендас Дж.Л. и др .; Консервативное лечение заглоточного и парафарингеального абсцесса у детей. J Craniofac Surg. 2009 Июль 20 (4): 1178-81.
Соуэрби Л.Дж., Хуссейн З., Хусейн М; Эпидемиология, устойчивость к антибиотикам и течение перитонзиллярных абсцессов после выписки в Лондоне, Онтарио. J Otolaryngol Head Neck Surg. 31 января 2013 г., 42: 5. DOI: 10.1186 / 1916-0216-42-5.
Лин YY, Lee JC; Двусторонние перитонзиллярные абсцессы, осложняющие острый тонзиллит. CMAJ. 2011 август 9183 (11): 1276-9. DOI: 10. 1503 / cmaj.100066. Epub 2011 16 мая.
1503 / cmaj.100066. Epub 2011 16 мая.
Костантино Т.Г., Сац В.А., Денкамп В. и др .; Рандомизированное исследование, сравнивающее внутриротовое ультразвуковое исследование с пункционной пункционной иглой у пациентов с подозрением на перитонзиллярный абсцесс. Acad Emerg Med. 2012 июн 19 (6): 626-31. DOI: 10.1111 / j.1553-2712.2012.01380.x.
Саймон Л.М., Матиясек Дж.В., Перри А.П. и др .; Детский перитонзиллярный абсцесс: ангина или интервальная тонзиллэктомия.Int J Pediatr Otorhinolaryngol. 2013 Август 77 (8): 1355-8. DOI: 10.1016 / j.ijporl.2013.05.034. Epub 2013 28 июня.
Losanoff JE, Missavage AE; Запущенный перитонзиллярный абсцесс, приводящий к некротической инфекции мягких тканей шеи и грудной стенки. Int J Clin Pract. 2005 Dec59 (12): 1476-8.
Коллин Дж., Бисли Н; Тонзиллит до медиастинита. J Laryngol Otol. 2006 ноябрь 120 (11): 963-6. Epub 6 июля 2006 г.
Пауэлл Дж., Уилсон Дж. А; Обзор перитонзиллярного абсцесса, основанный на фактических данных.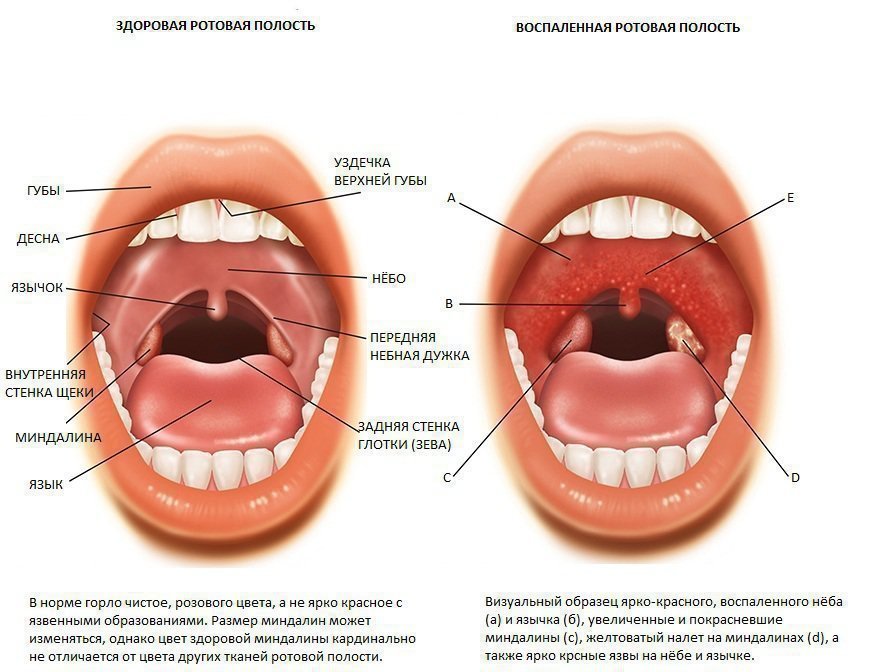 Клин Отоларингол. 2012 Апрель 37 (2): 136-45. DOI: 10.1111 / j.1749-4486.2012.02452.x.
Клин Отоларингол. 2012 Апрель 37 (2): 136-45. DOI: 10.1111 / j.1749-4486.2012.02452.x.
Farmer SE, Khatwa MA, Zeitoun HM; Перитонзиллярный абсцесс после тонзиллэктомии: обзор литературы. Ann R Coll Surg Engl. 2011 Июль 93 (5): 353-5. DOI: 10.1308 / 003588411X579793.
Spinks A, Glasziou PP, Del Mar CB; Антибиотики при ангине. Кокрановская база данных Syst Rev.2013, ноябрь 511: CD000023.
Worrall G; Острая ангина. Может Фам Врач.2011 июль 57 (7): 791-4.
Шарланд М., Кендалл Х., Йейтс Д. и др .; Назначение антибиотиков в общей практике и при госпитализации по поводу перитонзиллярного абсцесса, мастоидита и ревматической лихорадки у детей: анализ тенденций во времени. BMJ. 2005 август 6331 (7512): 328-9. Epub 2005 20 июня.
Все, что вам нужно знать о перитонзиллярном абсцессе
PTA (перитонзиллярные абсцессы), также известные как ангина или ангина, являются осложнением тонзиллита. Он состоит из скопления гноя в области миндалин, в перитонзиллярном пространстве. Крайне важно справиться с этим как можно скорее, потому что это обычная оториноларингологическая помощь. Наиболее частой причиной инфекции являются стрептококковые бактерии в мягких тканях вокруг миндалин.
Крайне важно справиться с этим как можно скорее, потому что это обычная оториноларингологическая помощь. Наиболее частой причиной инфекции являются стрептококковые бактерии в мягких тканях вокруг миндалин.
Чаще всего причиной являются зубные инфекции (например, инфекции десен, гингивит и пародонтит). Есть и другие факторы, способствующие появлению перитонзиллярного абсцесса, такие как инфекционный мононуклеоз, хронический тонзиллит, хронический лимфолейкоз (ХЛЛ), курение, а также отложение кальция и камней в миндалинах.
Каковы симптомы перитонзиллярных абсцессов?
Первым признаком перитонзиллярного абсцесса чаще всего является боль в горле. По мере развития абсцесса последует период без лихорадки или других симптомов. Остальные симптомы начнут развиваться через 2-5 дней. После этого ваш рот и горло будут более опухшими с одной стороны. Язычок (небольшая ткань, которая свисает в середине вашего горла) будет отодвинута от увеличенной части рта. Вы можете страдать от лихорадки, боли в ушах, приглушенного голоса, и вам будет трудно глотать слюну.
Вы можете страдать от лихорадки, боли в ушах, приглушенного голоса, и вам будет трудно глотать слюну.
Когда пришло время обратиться за медицинской помощью
Любую боль в горле, сопровождающуюся высокой температурой, необходимо сначала обсудить с врачом по телефону, а затем в офисе. Если помимо боли в горле и лихорадки вам трудно глотать, говорить и дышать, вам необходимо немедленно обратиться за помощью и срочно доставить в отделение неотложной помощи.
Перитонзиллярные абсцессы диагностируются на основании медицинского осмотра.Достаточно легко диагностировать, если он достаточно большой, чтобы видеть. Используя светильник и депрессор для языка, врач заглянет вам в рот. Если есть припухлость и покраснение на одной стороне глотки в области миндалин, это означает, что есть абсцесс. Возможно, врач осторожно протолкнет эту область искателем в перчатке, чтобы определить, есть ли внутри гной.
Лучше всего предотвратить образование абсцесса
Лучший способ добиться этого — обеспечить идеальную гигиену полости рта. Таким образом, вы предотвратите распространение инфекции во рту и распространение на миндалины. Чистите зубы ежедневно не реже двух раз в день и используйте ниточную нить и жидкость для полоскания рта. Правильно удалив налет, вы снизите вероятность заболевания гингивитом, кровоточивостью десен и пародонтозом. Кроме того, вам следует периодически (раз в полгода) посещать стоматолога для решения вновь появившихся проблем и удаления зубного налета.
Таким образом, вы предотвратите распространение инфекции во рту и распространение на миндалины. Чистите зубы ежедневно не реже двух раз в день и используйте ниточную нить и жидкость для полоскания рта. Правильно удалив налет, вы снизите вероятность заболевания гингивитом, кровоточивостью десен и пародонтозом. Кроме того, вам следует периодически (раз в полгода) посещать стоматолога для решения вновь появившихся проблем и удаления зубного налета.
Позаботьтесь о своих зубах. Вы предотвращаете не гингивит и пародонтоз, а также перитонзиллярные абсцессы.
Что это за болезненный абсцесс в горле?
Что это за болезненный абсцесс в горле?
Продвинутая семейная стоматология — доктор Сонни Ким, Рестон, Вирджиния
Если вы страдаете от боли в горле возле миндалин, возможно, у вас так называемый перитонзиллярный абсцесс. Это гнойный карман, который скапливается на месте инфекции в мягких тканях рта или горла.
Проблема часто начинается с инфекции миндалин или тонзиллита и распространяется на соседние мягкие ткани через железы, обычно с одной стороны. Это бактериальная инфекция, похожая на фарингит.
Это бактериальная инфекция, похожая на фарингит.
Симптомы перитонзиллярного абсцесса
Скорее всего, первыми симптомами будут отек и боль. Однако иногда эти перитонзиллярные абсцессы могут разрастаться настолько, что набухают и блокируют горло. При разговоре глотание и дыхание могут стать затруднительными и болезненными. Затем, по мере накопления инфекции, у вас могут появиться следующие симптомы:
• Лихорадка и озноб
• Болезненность или затруднение при глотании
• Опухание рта или горла в области инфекции
• Увеличенные или болезненные лимфатические узлы (сбоку от шея)
• Боль в ухе на стороне инфекции
• Приглушенный голос
• Спазмы челюсти и шеи
Перитонзиллярный абсцесс, как правило, встречается редко, но чаще встречается у подростков, детей старшего возраста и молодых людей.
Причины перитонзиллярного абсцесса могут включать:
• Инфекционный мононуклеоз
• Курение
• Хронический лимфолейкоз
• Отложения кальция в миндалинах (тонзилолиты)
Кому мне позвонить?
Если вы испытываете симптомы перитонзиллярного абсцесса, обратитесь к врачу, чтобы записаться на прием. Однако, если у вас возникают проблемы с речью, дыханием или слюнотечение, вам следует немедленно обратиться в отделение неотложной помощи. Это может указывать на потенциальную обструкцию дыхательных путей.
Однако, если у вас возникают проблемы с речью, дыханием или слюнотечение, вам следует немедленно обратиться в отделение неотложной помощи. Это может указывать на потенциальную обструкцию дыхательных путей.
Ваш врач осмотрит ваше горло и может порекомендовать тестирование на мононуклеоз (связанный с 20% перитонзиллярных абсцессов). Он или она также может отправить образцы гноя в лабораторию для определения типа бактерий. Наиболее рекомендуемое лечение — это прием антибиотиков для борьбы с инфекцией. Пенициллин — лучший вариант.
Профилактических мер по предотвращению образования перитонзиллярного абсцесса не существует. Просто соблюдайте гигиену полости рта, немедленно лечите зуб или инфекцию полости рта и не курите.
+
Хорошее стоматологическое здоровье начинается в расширенной семейной стоматологии
В Advanced Family Dentistry мы серьезно относимся к любому виду инфекции полости рта, поэтому сообщите нам, если вы испытываете дискомфорт, который может указывать на инфекцию.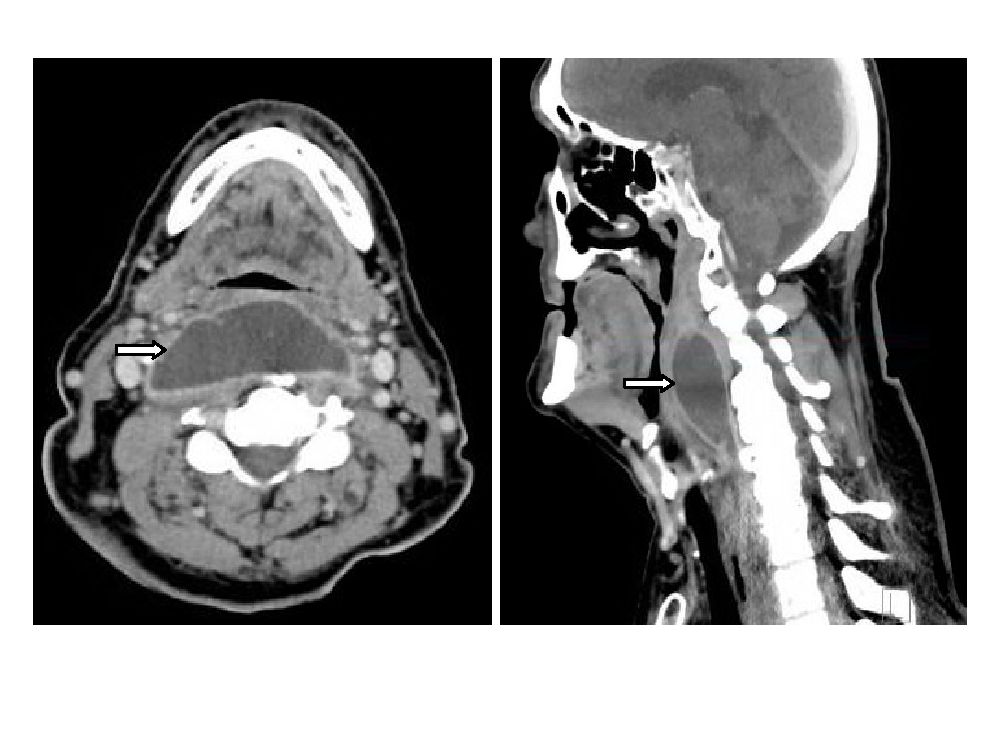 Нам нравится вести учет любых изменений в состоянии вашей полости рта, от зубов до мягких тканей рта и горла, поскольку любая проблема потенциально может повлиять на ваши зубы.
Нам нравится вести учет любых изменений в состоянии вашей полости рта, от зубов до мягких тканей рта и горла, поскольку любая проблема потенциально может повлиять на ваши зубы.
Мы гордимся тем, что предлагаем лучшие стоматологические услуги семьям Северной Вирджинии и столичного округа Колумбия.Посетите нашу клинику и сделайте нас своим семейным стоматологом на всю жизнь. Свяжитесь с нами сегодня, чтобы записаться на прием к стоматологу.
Доктор Сонни Ким — дипломат Международного конгресса стоматологов-имплантологов (ICOI), самого высокого уровня образования для стоматологов общего профиля в этой области.
Продвинутая семейная стоматология
Д-р Сонни Ким, DMD
11876 Санрайз Вэлли Д-р, Люкс 101
Рестон, Вирджиния 20191
Телефон: 703.390.9191
Обзор перитонзиллярного абсцесса
Перитонзиллярный абсцесс (ПТА) или ангина — это бактериальная инфекция, при которой гной собирается рядом с миндалинами и глоткой по направлению к задней части глотки. Обычно это происходит только рядом с одной из ваших миндалин и обычно прогрессирует от целлюлита до абсцесса. Как правило, формирование перитонзиллярных абсцессов занимает от 2 до 8 дней и обычно вызывается Staphylococcus aureus (стафилококковая инфекция), Haemophilus influenzae (пневмония и менингит) и гемолитическими стрептококками группы А (ГАЗ; часто встречается при стафилококковой ангине или фарингите). ) бактерии.
Обычно это происходит только рядом с одной из ваших миндалин и обычно прогрессирует от целлюлита до абсцесса. Как правило, формирование перитонзиллярных абсцессов занимает от 2 до 8 дней и обычно вызывается Staphylococcus aureus (стафилококковая инфекция), Haemophilus influenzae (пневмония и менингит) и гемолитическими стрептококками группы А (ГАЗ; часто встречается при стафилококковой ангине или фарингите). ) бактерии.
milanvirijevic / Getty Images
Перитонзиллярный абсцесс обычно зажат между небной миндалиной и верхней сужающей мышцей (которая используется в процессе глотания пищи) в задней части глотки.Есть три «отсека», в которых обычно находится абсцесс или гной. В самой верхней области, называемой верхней, возникает большинство случаев перитонзиллярного абсцесса. Остальное происходит в среднем или нижнем отделе между миндалинами и мышцами.
Распространенность и факторы риска
Перитонзиллярные абсцессы — частая причина экстренного обращения за помощью к отоларингологу (врачу, специализирующемуся на заболеваниях ушей, носа и горла). У вас примерно 30 из 100000 шансов получить ПТА, и это может быть выше из-за устойчивых к антибиотикам штаммов бактерий.Взаимодействие с другими людьми
У вас примерно 30 из 100000 шансов получить ПТА, и это может быть выше из-за устойчивых к антибиотикам штаммов бактерий.Взаимодействие с другими людьми
У вас будет повышенный риск развития перитонзиллярного абсцесса в ситуациях падения:
У вас также может быть повышенный риск развития перитонзиллярных абсцессов, если вы злоупотребляете алкоголем или запрещенными наркотиками, такими как кокаин. Эти препараты, а также другие стереотипные привычки, которые могут сопровождать употребление запрещенных препаратов, вероятно, ухудшат ваше здоровье и ослабят вашу иммунную систему, что сделает вас более восприимчивым к перитонзиллярным абсцессам. Если вы причастны к какому-либо из этих веществ, немедленно обратитесь за помощью.Взаимодействие с другими людьми
Симптомы
Боль в горле, предшествующая перитонзиллярному абсцессу, является одной из самых частых жалоб. В некоторых случаях стрептококковая ангина не может быть обнаружена посевом или экспресс-тестом на стрептококк и усугубляется до перитонзиллярного абсцесса.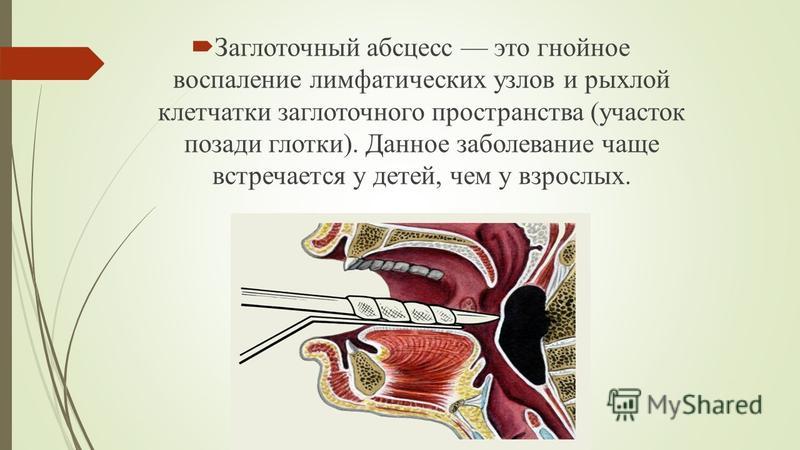 В этих случаях перитонзиллярный абсцесс вызывает более сильную боль в горле, чем когда у вас только что была ангина. Другие симптомы включают:
В этих случаях перитонзиллярный абсцесс вызывает более сильную боль в горле, чем когда у вас только что была ангина. Другие симптомы включают:
- Лихорадка
- Голос «горячего картофеля»
- Слюнотечение
- Неприятный запах изо рта (неприятный запах изо рта)
- Тризм (затруднение открывания рта) присутствует всегда, но может различаться по степени тяжести
- Болезненное глотание (одинофагия)
- Затруднение при глотании
- Боль в ухе
Диагностика
Будут проведены тесты, чтобы помочь определить, действительно ли у вас перитонзиллярный абсцесс.История вашего здоровья является очень важной частью определения того, есть ли у вас перитонзиллярный абсцесс, но ваш врач также проведет несколько дополнительных анализов, чтобы сделать более точное определение. Общие тесты, которые могут быть выполнены, включают визуальный осмотр вашего горла, компьютерную томографию и / или УЗИ. Ультразвук вашего горла становится все более популярным, поскольку ультразвуковые устройства становятся все более доступными.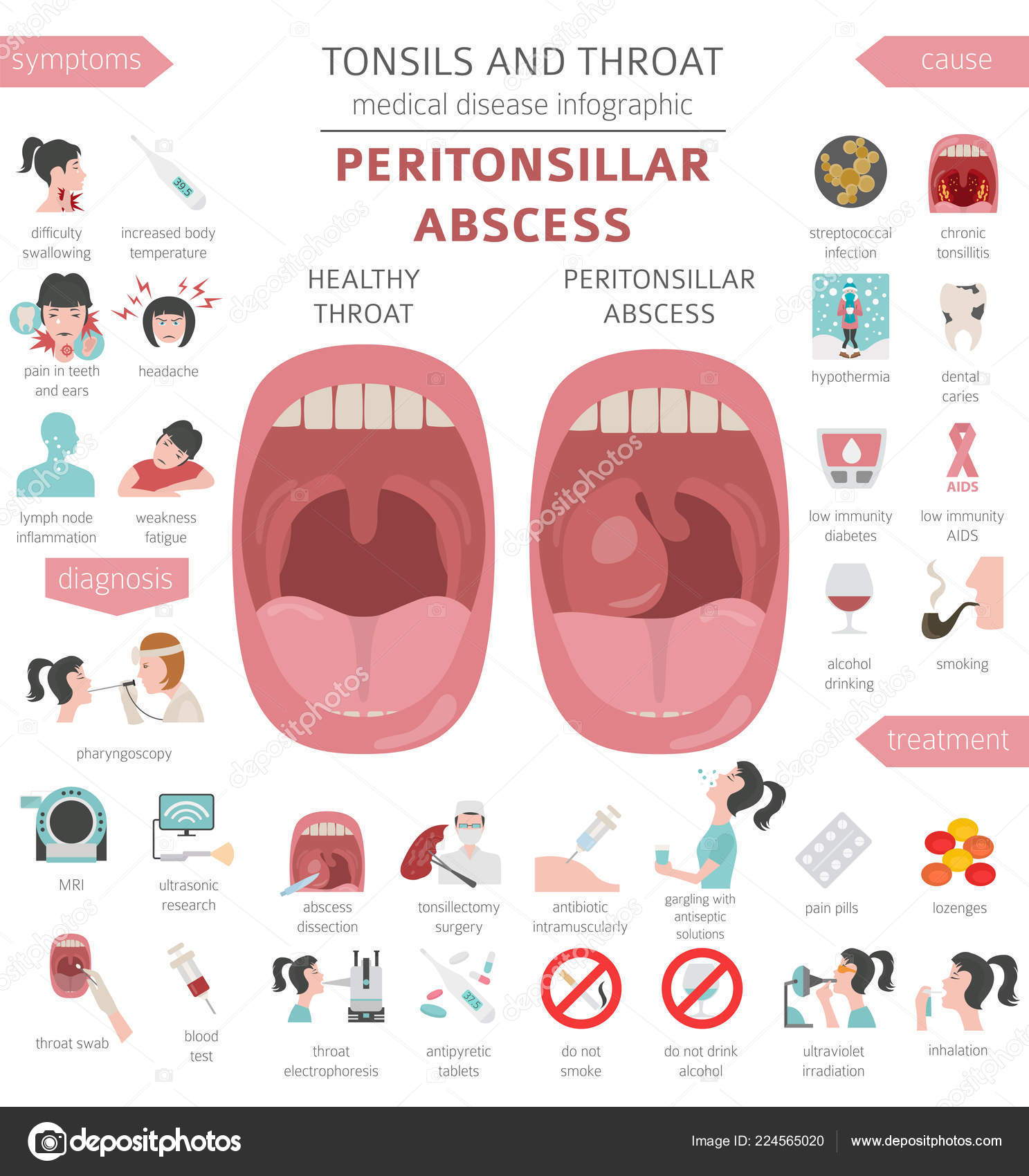 У ультразвука также есть дополнительное преимущество — он не требует облучения. Однако не во всех больницах и клиниках есть подходящие ультразвуковые насадки для проведения достаточного обследования.В этом случае лучшим выбором будет компьютерная томография.
У ультразвука также есть дополнительное преимущество — он не требует облучения. Однако не во всех больницах и клиниках есть подходящие ультразвуковые насадки для проведения достаточного обследования.В этом случае лучшим выбором будет компьютерная томография.
Другие тесты, которые, вероятно, будут выполнены, включают одноэлементный анализ крови, посев из горла и гноя. Эти тесты будут выполнены, чтобы помочь определить, есть ли у вас другая проблема, которую следует рассмотреть. Культуры также помогут выбрать для вас наилучшее продолжающееся лечение.
Ультразвук, компьютерная томография, лабораторные исследования или эндоскопия могут использоваться для исключения подобных диагнозов, таких как:
Лечение
Лечение перитонзиллярного абсцесса может включать госпитализацию маленьких детей, если присутствует обезвоживание.Однако в большинстве случаев госпитализация не требуется. Антибиотики будут необходимы для лечения причины инфекции, и необходимо будет выполнить одну из следующих процедур:
- разрез и дренирование гноя
- Игла-аспирация (извлечение через иглу) гноя
- тонзиллэктомия
Тонзиллэктомия требуется редко, гной просто удаляется, а антибиотики продолжают лечение в течение 10–14 дней.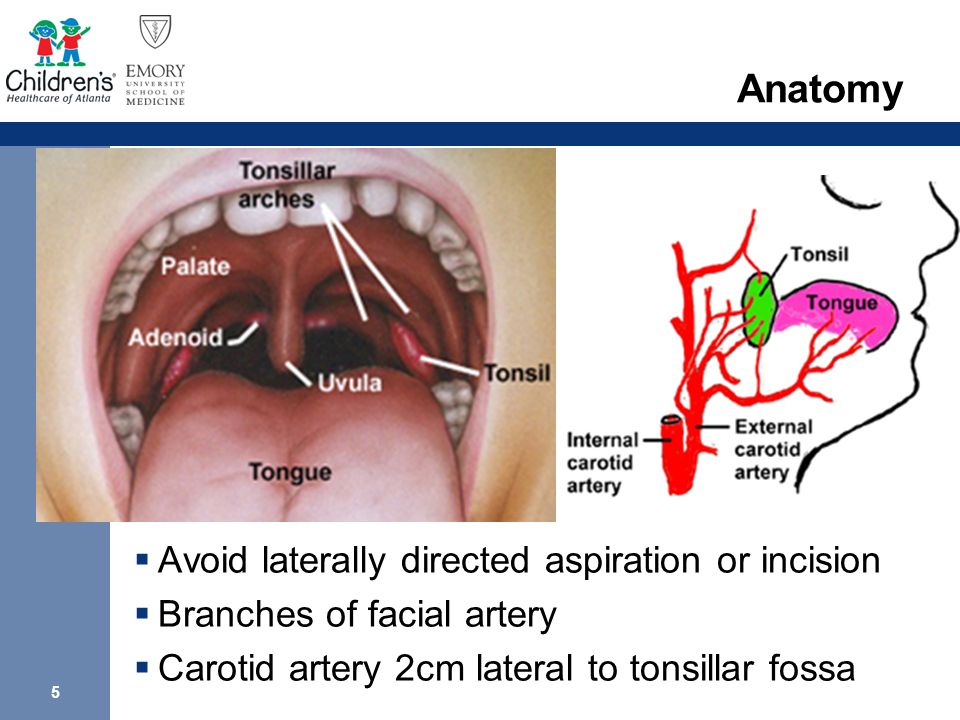

 Эти состояния могут включать следующее:
Эти состояния могут включать следующее: