Пневмоторакс
Пневмоторакс – скопление воздуха в плевральной полости, которое приводит к сдавливанию легкого. В норме легкое и внутренняя поверхность грудной клетки покрыты оболочкой – плеврой. Между листками плевры существует небольшое пространство – плевральная полость. Листки плевры гладкие и покрыты специальной жидкостью, что снижает трение при дыхательных движениях. Плевральная полость герметична, давление в ней отрицательное – такие условия необходимы для функционирования легких. При пневмотораксе воздух проникает в плевральную полость, в результате чего легкое сжимается.
Пневмоторакс возникает при повреждениях грудной клетки и легких, а также при некоторых заболеваниях легких (например, туберкулезе, воспалении легких). Небольшое скопление воздуха может рассасываться самостоятельно, более крупный пневмоторакс грозит нарушением функции легкого, сердечной деятельности, сдавливанием крупных сосудов. Пневмоторакс относится к неотложным состояниям и в некоторых случаях при отсутствии лечения может привести к гибели пострадавшего.
Лечение пневмоторакса хирургическое и состоит в выведении воздуха из плевральной полости.
Синонимы русские
Воздух в плевральной полости.
Синонимы английские
Pneumothorax.
Симптомы
- Боль в груди на стороне пораженного легкого.
- Одышка, выраженность которой зависит от степени нарушения функции легкого и наличия заболеваний легких.
- Ощущение нехватки воздуха.
Общая информация о заболевании
Пневмоторакс – скопление воздуха в плевральной полости, которое вызывает сдавливание легкого. Наружная поверхность легких и внутренняя поверхность грудной клетки покрыта специальной оболочкой – плеврой. Между листками плевры находится плевральная полость – небольшое пространство, в котором в норме давление отрицательное (ниже атмосферного), это необходимо для осуществления дыхательных движений легкими. При пневмотораксе герметичность плевральной полости нарушается, в нее попадает воздух, и давление в плевральной полости повышается (стремится приблизиться к атмосферному). В результате легкое сжимается, нарушается его дыхательная функция. При крупном пневмотораксе сдавливаются крупные сосуды, сердца, что может приводить к остановке дыхания и сердечной деятельности.
В результате легкое сжимается, нарушается его дыхательная функция. При крупном пневмотораксе сдавливаются крупные сосуды, сердца, что может приводить к остановке дыхания и сердечной деятельности.
Существует несколько видов пневмоторакса, в зависимости от вызвавших его причин.
- Первичный спонтанный пневмоторакс. Чаще бывает у высоких и худых молодых людей без каких-либо заболеваний легких. Спонтанный пневмоторакс может возникать в результате разрыва пузырьков, которые располагаются ближе к поверхности легкого. Причина появления таких пузырьков у людей, которые не имеют хронических заболеваний легких, до конца неизвестна. Чаще они разрываются при изменении давления во время подводного плавания, при полетах, при напряжении от физических нагрузок.
- Спонтанный пневмоторакс у людей с заболеваниями легких (вторичный). Возникает как осложнение различных заболеваний легких. Воздух попадает в плевральную полость при разрыве растянутых, поврежденных альвеол (легочные пузырьки, в которых происходит газообмен).
 Он протекает более тяжело, так как функция легких уже нарушена имеющимся заболеванием.
Он протекает более тяжело, так как функция легких уже нарушена имеющимся заболеванием. - Вторичный пневмоторакс может возникать при этих и других болезнях легких:
- Эмфизема – заболевание, при котором увеличивается воздушность легочной ткани. В мелких бронхах и альвеолах задерживается воздух, который не участвует в газообмене. Это приводит к раздуванию легких, снижению эластичности ткани, нарушению их функции. Одной из причин развития эмфиземы является длительный воспалительный процесс в легких.
- Туберкулез – инфекционное заболевание, которое вызывается микобактериями туберкулеза. Передается воздушно-капельным путем. При туберкулезе может наблюдаться поражение легких, костей, мочеполовой системы, глаз, нервной системы и других органов.
- Пневмония – воспаление легких, к которому могут приводить различные возбудители инфекции.
- Рак легких – злокачественная опухоль легких, вызывающая разрушение легочной ткани.
- Травматический пневмоторакс.
 Возникает в результате повреждения легких (например, осколками сломанных ребер), что приводит к выходу воздуха из легкого в плевральную полость, либо при ранениях грудной клетки, которые проникают в плевральную полость (например, огнестрельные, ножевые ранения). В этом случае воздух из окружающей среды попадает в плевральную полость, что и приводит к пневмотораксу.
Возникает в результате повреждения легких (например, осколками сломанных ребер), что приводит к выходу воздуха из легкого в плевральную полость, либо при ранениях грудной клетки, которые проникают в плевральную полость (например, огнестрельные, ножевые ранения). В этом случае воздух из окружающей среды попадает в плевральную полость, что и приводит к пневмотораксу.
Крупный пневмоторакс при отсутствии лечения вызывает серьезные нарушения, которые могут привести к гибели пострадавшего. К ним относятся:
- снижение уровня кислорода в крови;
- остановка сердца;
- нарушение дыхания.
В случае необходимости лечебные мероприятия, направленные на ликвидацию пневмоторакса, проводятся незамедлительно.
Кто в группе риска?
- Мужчины (у них пневмоторакс возникает чаще, чем у женщин).
- Люди в возрасте 20-40 лет, имеющие высокий рост или избыточную массу тела.
- Страдающие заболеваниями легких.

- Курящие.
- Перенесшие пневмоторакс в прошлом – он может возникать повторно в том же или противоположном легком.
Диагностика
Диагностика пневмоторакса основана на характерных жалобах пациента, истории заболевания, рентгенографии органов грудной клетки. При необходимости выполняют компьютерную томографию.
- Рентгенография органов грудной клетки. Позволяет выявить пневмоторакс, его размеры, степень сдавливания легкого, другие заболевания легких, повреждение ребер. Это недорогой и очень информативный метод исследования.
- Компьютерная томография органов грудной клетки. Более точный метод исследования, основанный на действии рентгеновского излучения. После компьютерной обработки данных получаются послойные изображения внутренних органов, что значительно помогает в диагностике.
Пневмоторакс часто возникает при различных травмах и заболеваниях органов грудной клетки. Данные состояния требуют лабораторной диагностики для выявления основных показателей деятельности организма. Проводятся следующие анализы:
Проводятся следующие анализы:
- Общий анализ крови. Определяется количество эритроцитов,тромбоцитов, лейкоцитов, содержание гемоглобина в эритроцитах. Данный анализ позволяет оценить выраженность анемии (уменьшение количества эритроцитов, гемоглобина в крови, в результате чего снижается и доставка кислорода и питательных веществ к тканям), которая может возникать в результате кровотечения. Уровень лейкоцитов повышается при различных воспалительных заболеваниях.
- Общий анализ мокроты. Может потребоваться при заболеваниях легких. Мокрота – отделяемое из легких и дыхательных путей, которое появляется при различных заболеваниях (например, воспалении легких, туберкулезе). Определение ее основных свойств (цвета, характера мокроты, реакции среды) помогает в диагностике данных заболеваний.
Лечение
Тактика лечения зависит от размеров пневмоторакса. Небольшое количество воздуха может рассасываться без проведения каких-либо манипуляций, тогда осуществляется наблюдение за состоянием пациента, выполняются необходимые рентгенологические исследования легких. В остальных случаях проводится хирургическое лечение.
В остальных случаях проводится хирургическое лечение.
Пневмоторакс является неотложным состоянием, поэтому лечение начинается сразу же после его выявления. Целью является ликвидация воздуха в плевральной полости. Для этого делают пункцию (прокол) и удаляют воздух. Также удаление воздуха выполняется с помощью специальной трубки (дренажа): один ее конец вводится в плевральную полость, а другой присоединяется к аппарату, который выводит из нее лишний воздух. Вместо аппарата часто используется клапанный механизм, позволяющий воздуху выходить наружу, но не пропускающий его в плевральную полость. В результате легкое расправляется.
В некоторых случаях требуется оперативное лечение, которое может быть проведено через небольшие разрезы с использованием эндоскопа (специальной гибкой трубки, оснащенной видеокамерой и набором инструментов) либо путем вскрытия грудной полости.
Профилактика
Специфической профилактики пневмоторакса не существует, однако риск возникновения пневмоторакса снижает отказ от курения.
Людям с заболеваниями легких следует регулярно проходить обследования.
Рекомендуемые анализы
Нетравматический пневмоторакс: тактика лечения | Винарская В.А.
Введение
Впервые термин «спонтанный пневмоторакс» (СП) (в противопоставление термину «травматический пневмоторакс») был предложен A. Hard в 1803 г. СП диагностируется у 5–7 человек на 100 тыс. населения в год. Больные со СП составляют 12% от всех госпитализированных с острыми заболеваниями органов грудной полости [1]. Нетравматический СП может возникнуть при различных заболеваниях, а также при врачебных манипуляциях (ятрогенный пневмоторакс (ЯП)) (табл. 1, 2). Летальность при тяжелых клинических формах пневмоторакса достигает от 1,3 до 10,4% [2].
Впервые термин «спонтанный пневмоторакс» (СП) (в противопоставление термину «травматический пневмоторакс») был предложен A. Hard в 1803 г. СП диагностируется у 5–7 человек на 100 тыс. населения в год. Больные со СП составляют 12% от всех госпитализированных с острыми заболеваниями органов грудной полости [1].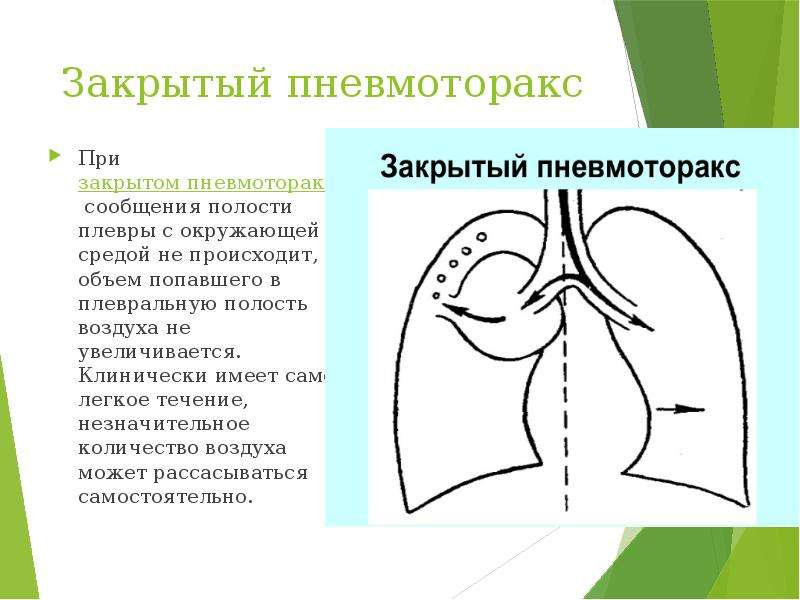 Нетравматический СП может возникнуть при различных заболеваниях, а также при врачебных манипуляциях (ятрогенный пневмоторакс (ЯП)) (табл. 1, 2). Летальность при тяжелых клинических формах пневмоторакса достигает от 1,3 до 10,4% [2].
Нетравматический СП может возникнуть при различных заболеваниях, а также при врачебных манипуляциях (ятрогенный пневмоторакс (ЯП)) (табл. 1, 2). Летальность при тяжелых клинических формах пневмоторакса достигает от 1,3 до 10,4% [2].
Цели лечения СП – разрешение пневмоторакса (расправление легкого) и предотвращение повторных пневмотораксов (профилактика рецидивов). Естественно, тактика достижения указанных целей зависит от причины пневмоторакса, его объема и общего состояния пациента. К возможным методикам лечения пневмоторакса (за счет собственно эвакуации воздуха из плевральной полости) относятся:
– пункция плевральной полости с аспирацией воздуха;
– дренирование плевральной полости по Бюлау;
– дренирование плевральной полости с активной аспирацией.
Дополнительное введение препаратов для лекарственного плевродеза направлено на профилактику рецидива.
Открытые операции, видеоассистированные вмешательства используются для ушивания крупных дефектов легочной ткани, резекции буллезно-измененных участков легкого, единичных крупных булл и т. д. При этом возможно дополнительное проведение механического, термического, химического плевродеза. Эффективность плевродеза, выполненного во время хирургических вмешательств, превосходит эффективность плевродеза, проведенного во время дренирования плевральной полости [3].
д. При этом возможно дополнительное проведение механического, термического, химического плевродеза. Эффективность плевродеза, выполненного во время хирургических вмешательств, превосходит эффективность плевродеза, проведенного во время дренирования плевральной полости [3].
Частота осложнений после традиционной торакотомии по поводу СП может достигать 10,4–20%, а летальность – 2,3–4,3%, что связано с развитием осложнений в послеоперационном периоде, таких как эмпиема плевры, послеоперационная пневмония, тромбоэмболия ветвей легочной артерии [4].
В последние годы в специализированных стационарах по поводу СП выполняются преимущественно видеоассистированные операции, а среди всех торакоскопических операций видеоторакоскопия (ВТС) по поводу СП составляет около 45% [1]. Во многих центрах видеоассоциированная торакоскопия является основным хирургическим методом лечения пневмоторакса. Очевидны преимущества метода по сравнению с открытой торакотомией: сокращение времени операции и дренирования, уменьшение числа постоперационных осложнений, менее выраженный болевой синдром в послеоперационном периоде, уменьшение общего числа койко-дней. По данным мультицентрового исследования, число рецидивов пневмотораксов после ВАТ составляет 4% [4]. Другие авторы отмечают еще более низкий уровень рецидива СП после ВТС лечения – 1,3% [1], а осложнений, присущих стандартной торакотомии, не наблюдается [1]. Частота развития ЯП: при трансторакальной тонкоигольной пункционной биопсии – 15–37%, в среднем – 10% [5]; при катетеризации центральных вен – 1–10% [6]; при торакоцентезе – 5–20% [7]; при биопсии плевры – 10% [8]; при трансбронхиальной биопсии легких – 1–2% [9]; во время искусственной вентиляции легких – 5–15% [10].
По данным мультицентрового исследования, число рецидивов пневмотораксов после ВАТ составляет 4% [4]. Другие авторы отмечают еще более низкий уровень рецидива СП после ВТС лечения – 1,3% [1], а осложнений, присущих стандартной торакотомии, не наблюдается [1]. Частота развития ЯП: при трансторакальной тонкоигольной пункционной биопсии – 15–37%, в среднем – 10% [5]; при катетеризации центральных вен – 1–10% [6]; при торакоцентезе – 5–20% [7]; при биопсии плевры – 10% [8]; при трансбронхиальной биопсии легких – 1–2% [9]; во время искусственной вентиляции легких – 5–15% [10].
Материалы и методы
С 1970 по 2013 г. в отделении торакальной хирургии ГКБ № 61 по поводу пневмоторакса находилось на лечении 882 больных (в 1970–1986 гг. – 144 человека, в 1987–1995 гг. – 174, в 1996–2013 гг. – 564). До 1987 г. единственным методом лечения пневмоторакса, принятым в клинике, было дренирование плевральной полости с активной аспирацией. Для активной аспирации использовались различные аппараты: от «ОП-1» до более современных «Элема-Н ПРО 1» и «Medela».
С 1987 г. в дополнение к дренированию плевральной полости начал применяться лекарственный плевродез. Для его проведения использовали тетрациклин (20 мг на 1 кг массы тела больного), морфоциклин 0,3 г (суточная доза), в последнее время – доксициклин (20 мг на 1 кг массы тела больного). Лекарственный плевродез проводили как при оперативном, так и при консервативном лечении пневмоторакса. При оперативном лечении в плевральную полость вводили 0,8 г (максимальная суточная доза) раствора доксициклина в 50 мл 0,9% NaCl. Всего с 1987 по 2013 г. выполнено 250 лекарственных плевродезов в процессе консервативного лечения пневмоторакса. За период с 1987 по 1995 г. выполнено всего 2 операции – атипичные резекции легкого с применением сшивающих аппаратов УДО, УО, УС. Доступ, использовавшийся при операциях, – боковая торакотомия. С внедрением видеоэндоскопических технологий (с 1996 г.) оперативная активность при лечении пневмоторакса составила 28,5%, за последние 3 года эта цифра выросла до 61,7% при развитии пневмоторакса у пациентов с буллезной болезнью легких. С 1996 по 2013 г. выполнено суммарно 170 операций по поводу пневмоторакса.
С 1996 по 2013 г. выполнено суммарно 170 операций по поводу пневмоторакса.
Для ВТС атипичной резекции буллезно измененных участков легочной ткани применяются эндостеплеры. При видеоассистированных операциях из мини-доступа наиболее часто используются сшивающие аппараты УДО-20 и УДО-30. Для коагуляции буллезно-фиброзно измененных участков легких и, в большей степени, для коагуляции субплевральных пузырьков и термического плевродеза применялись термические хирургические инструменты.
Операция выбора – ВТС с атипичной резекцией легкого, коагуляцией булл термическими хирургическими инструментами, термической плевродеструкцией париетальной плевры этими же инструментами и лекарственным плевродезом раствором доксициклина.
Результаты и обсуждение
Выполнено 140 ВТС операций: 114 ВТС + атипичная резекция легкого (81,4%), 26 ВТС + коагуляция булл и/или деплевризированных участков легкого (18,5%). Наиболее эффективной стала коагуляция булл и блебсов плазменным потоком. 36 больным проведена атипичная резекция легкого из мини-торакотомического доступа с видеоассистенцией и использованием сшивающих аппаратов УДО. 8 раз для выполнения атипичной резекции легкого применялась традиционная торакотомия.
36 больным проведена атипичная резекция легкого из мини-торакотомического доступа с видеоассистенцией и использованием сшивающих аппаратов УДО. 8 раз для выполнения атипичной резекции легкого применялась традиционная торакотомия.
За последние годы (2003–2013) в торакальном отделении ГКБ № 61 наблюдались 165 больных ЯП, 94 пациента были переведены из стационаров г. Москвы и 71 – из других отделений больницы. Главными причинами ЯП были: катетеризация центральной (в основном подключичной) вены и плевральная пункция по поводу гидроторакса различного происхождения, реже – баротравма при искусственной вентиляции легких, еще реже – при трансторакальной или трансбронхиальной пункционной биопсии легкого. Основным поводом для перевода в отделение из других стационаров был рецидив пневмоторакса после кратковременного дренирования плевральной полости: дренаж удалялся в первые сутки (или сразу) после расправления легкого, что требовало повторного (часто многократного) дренирования плевральной полости. Раннее удаление дренажа объяснялось опасением инфицирования плевральной полости и развитием связанных с этим осложнений – эмпиемы плевры.
Раннее удаление дренажа объяснялось опасением инфицирования плевральной полости и развитием связанных с этим осложнений – эмпиемы плевры.
Рецидивы при лечении СП методом дренирования и пункции плевральной полости наблюдались в 21,5% случаев; при дренировании с последующим лекарственным плевродезом – в 5,5%. Ранних рецидивов не было (после дренирования без плевродеза в ближайшие 10 дней после выписки рецидивный пневмоторакс развивался в 4,9% случаев). Единственное осложнение дренирования плевральной полости – подкожная эмфизема. Осложнений, связанных с выполнением лекарственного плевродеза, не наблюдалось.
В соответствии с национальными клиническими рекомендациями по диагностике и лечению СП, выжидательная тактика допустима при объеме спонтанного ограниченного верхушечного пневмоторакса менее 15% у пациентов с отсутствием диспноэ. При наличии у таких пациентов буллезной болезни и отсутствии противопоказаний профилактикой рецидива будет проведение оперативного лечения в объеме резекции буллезно-измененных участков легочной ткани. При объеме пневмоторакса до 30% у больных без выраженного диспноэ можно однократно осуществить плевральную пункцию с аспирацией воздуха. Профилактика рецидива достигается так же, как и в предыдущем случае.
При объеме пневмоторакса до 30% у больных без выраженного диспноэ можно однократно осуществить плевральную пункцию с аспирацией воздуха. Профилактика рецидива достигается так же, как и в предыдущем случае.
Дренирование плевральной полости показано при объеме пневмоторакса более 30%, рецидиве пневмоторакса, неэффективности пункции, у больных с диспноэ и пациентов старше 50 лет. Ключевые моменты правильной постановки дренажа: обязательное полипозиционное рентгеновское исследование до дренирования и контроль положения дренажа с коррекцией его по мере необходимости после манипуляции.
Однако результаты лечения СП исключительно пункциями и дренированием плевральной полости у пациентов с буллезной болезнью нельзя считать удовлетворительными: рецидив пневмоторакса наблюдается в 20–45% случаев при лечении плевральными пункциями, в 12–18% – после закрытого дренирования плевральной полости [2]. В связи с этим в настоящее время при отсутствии противопоказаний ВТС операции с краевой резекцией и термодеструкцией буллезно-измененных участков легкого выполняются у всех пациентов с буллезной болезнью легких.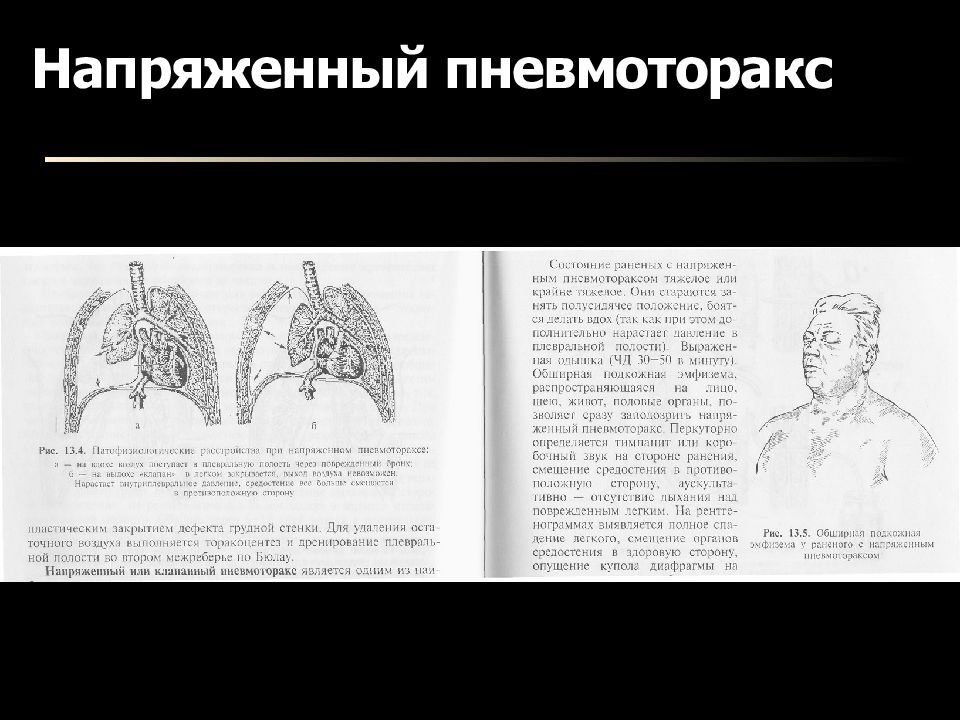
Операцию заканчивают лекарственным плевродезом с растворами антибиотиков тетрациклинового ряда с целью облитерации плевральной полости, что служит профилактикой пневмоторакса даже при разрыве буллы (рис. 1–4) [11].
ЯП в отличие от СП развивается на фоне здоровой легочной ткани или изменений легочной паренхимы, недостаточных для спонтанного разрыва легкого, поэтому ЯП является показанием только к консервативному лечению. При этом важно, чтобы активная аспирация продолжалась до тех пор, пока легкое полностью не расправится, и не менее 5–7 сут после расправления, до развития спаечного процесса в плевральной полости. При расправленном легком не существует опасности инфицирования плевральной полости и развития эмпиемы плевры, т. к. собственно полость в плевре отсутствует.
Литература
1. Шулутко А.М., Овчинников А.А., Ясногородский О.О., Мотус И.Я. Эндоскопическая торакальная хирургия. М.: Медицина, 2006. 392 с.
2. Рабеджанов М. М. Роль видеоторакоскопии в диагностике и выборе метода лечения спонта
М. Роль видеоторакоскопии в диагностике и выборе метода лечения спонта
К ХИРУРГИЧЕСКОМУ ЛЕЧЕНИЮ ОСЛОЖНЕННОГО СПОНТАННОГО ПНЕВМОТОРАКСА
В. Д. Стоногин
3-я кафедра клинической хирургии
(заведующий — профессор Тимофей Павлович Макаренко)
Центрального института усовершенствования врачей на базе Центральной
клинической больницы Министерства путей сообщения СССР
Публикация посвящается памяти
Василия Дмитриевича Стоногина (1933-2005)
SURGICAL TREATMENT OF COMPLICATED SPONTANEOUS PNEUMOTHORAX
V.D. Stonogin
Summary
A total of 107 case-reports of spontaneous pneumothorax are analyzed. In 33
patients it took a complicated course with relapses at various periods after
elimination of pulmonary collapse occurring from 2 to 8 times in 25 cases,
bilateral pneumothorax — in 4 and non-expansion of the lung following active
respiration of the air from the pleural cavity — in 3 patients. In 38 instances
In 38 instances
polycystosis was identified to be a cause of pneumothorax. The author considers
active conduct to be indicated in cases of spontaneous pneumothorax, which
should include: hospitalization in surgical departments only, and still better
in specialized thoracic wards, urgent aid with draining by means of two drainage
tubes to accomplish active aspiration of the air from the pleural cavity with
the aid of a negative pressure source. With pneumothorax taking a complicated
course — surgery is a matter of necessity. This should provide for sewing up the
defect in the lung, wherever required, to be attended by a sparing marginal
resection of the altered cystous area of the lung, and must also include
parietal pleuroectomy. These operative interventions were practised in 18
patients with complicated pneumothorax with good immediate and late results.
В настоящее время большинство исследователей считают спонтанный пневмоторакс
хирургическим заболеванием, связанным с разрывом тонкостенных кист в лёгких.
Различают 3 вида кист: 1) врожденные кисты; 2) локализованные приобретенные
субплевральные блебсы и буллы, обычно являющиеся следствием воспалительных
изменений бронхов, ведущих в последующем к образованию вентильного механизма; 3)
приобретенные блебсы и буллы, возникающие на фоне распространенной лёгочной
эмфиземы. Отдельно как причину спонтанного неспецифического пневмоторакса
следует выделить разрыв плевральных спаек с образованием дефекта в лёгком, а
также пневмокониоз.
В качестве предрасполагающей причины многие авторы называют конституциональную
недостаточность висцеральной плевры.
Клиника спонтанного пневмоторакса характерна (острое начало, чувство стеснения в
груди, одышка, затрудненное дыхание, сухой кашель, сопровождающийся болями в
груди, цианоз губ, отставание в акте дыхания пораженной стороны, высокий
перкуторный звук, отсутствие дыхательных шумов и голосового дрожания на стороне
поражения и т. д.) и достаточно хорошо описана в многочисленных работах, поэтому
мы на ней не останавливаемся. Отметим только, что различают несколько
Отметим только, что различают несколько
клинических форм спонтанного пневмоторакса: латентный, пневмоторакс с сильными
болями, диспноэтическая форма и др.
Для лечения спонтанного пневмоторакса было предложено множество терапевтических
и хирургических приемов, начиная от создания больному с пневмотораксом покоя и
кончая торакотомией с резекцией части лёгкого. Выбор метода лечения зависит от
особенностей течения пневмоторакса. Некоторые исследователи большое значение
придают введению в плевральную полость различных раздражающих веществ,
способствующих образованию сращений — йодированного талька, 10% раствора
азотнокислого серебра, 30% раствора глюкозы, каолина, стрептокиназы —
стрептодорназы и др. (А. Мейер и соавт.; Brock). Послед¬ний метод в нашей стране
не получил широкого распространения.
В настоящее время наиболее широко распространен метод актив¬ного ведения больных
спонтанным пневмотораксом. Он заключается в следующем: 1) госпитализация больных
в хирургические специализиро¬ванные торакальные отделения; 2) отказ от методики
лечения созданием покоя, применение различных приёмов, направленных на аспирацию
воздуха из плевральной полости, причем помощь должна производиться неотложно,
как всякому больному, которому требуется экстренное хирургическое вмешательство;
3) в качестве меры, направленной на расправление лёгкого, применяется введение в
плевральную полость резинового дренажа во второе — третье межреберье по
среднеключичной линии, а если со времени начала заболевания прошел значительный
срок (недели, месяцы), то двух дренажей — во второе межреберье спе¬реди и в
седьмое сзади; 4) введенные в плевральную полость дренажи соединяются с
источником отрицательного давления (электроотсос, вакуумный насос, водоструйный
насос и др. ), величина отрицательного давления должна быть в пределах 10-15см
), величина отрицательного давления должна быть в пределах 10-15см
вод. ст., продолжительность аспирации 3-4 суток; 5) после расправления лёгкого
обязательно тща¬тельное обследование больного для выяснения причины
возникновения пневмоторакса; 6) если с помощью активной аспирации воздуха из
плевральной полости в течение 4-5 дней не удаётся расправить лёгкое, показана
торакотомия с последующим ушиванием дефекта в лёгком и обязательной париетальной
плеврэктомией. Такова в общих чертах ме¬тодика ведения больных со спонтанным
пневмотораксом, принятая в нашей клинике. Судя по многочисленным сообщениям, её
с небольшими вариантами применяют во многих клиниках нашей страны и за рубежом.
С помощью этой методики в большинстве случаев удается доволь¬но быстро и
эффективно оказать помощь больному. Проблемой является осложненный пневмоторакс
— рецидивирующий, двусторонний, возника¬ющий у больных с параличом дыхательной
мускулатуры, находящихся на аппаратном дыхании, и др.
Нами проведен анализ результатов лечения 107 больных со спонтанным
пневмотораксом за 12 лет. Мужчин было 89, женщин — 18. Пневмоторакс справа
Мужчин было 89, женщин — 18. Пневмоторакс справа
наблюдался у 59 больных, слева — у 44, двусторонний — у 4. Из 107 больных 59
были работниками физического труда, 48 — умственного. В возрасте до 40 лет было
57 больных, среди них до 30 лет — 29; 5 больным было меньше 20 лет. Таким
образом, наши данные совпадают с указанием многих авторов, что спонтанный
пневмоторакс нетуберкулезной этиологии чаще встречается у молодых людей.
За период наблюдения в лёгочные отделения было госпитализировано 2600 больных.
Таким образом, больные со спонтанным пневмотораксом составляют 3,9% всех больных
с лёгочной патологией. Причем если в первые годы (1957-1965) этот показатель был
равен 3,7%, то в последние годы он возрос до 4%. Полный коллапс лёгкого
наблюдался у 79 человек, частичный (коллапс на ½-1/3 объема лёгкого) — у 28.
Поликистоз как причина спонтанного пневмоторакса диагностирован в 38 случаях. Из
107 больных у 33 пневмоторакс принял осложненное течение, в том числе у 25
больных отмечались рецидивы (1 раз рецидив был у 10 больных, 2 раза — у 8, 3
раза — у 6, 8 раз — у 1), у 4 пневмоторакс был двусторонним, у 1 осложнение
возникло во время нахождения больного на аппаратном дыхании, у 3 человек
активная аспирация воздуха из плевральной полости не привела к расправлению
лёгкого, и больных пришлось оперировать.
Из указанных осложнений наиболее грозным, на наш взгляд, является двусторонний
спонтанный пневмоторакс. К счастью, у всех 4 наблюдавшихся больных пневмоторакс
носил последовательный характер. Однако в одном из наблюдений, если бы не были
своевременно приняты радикальные хирургические меры, исход мог быть печальным.
Несмотря на активную аспирацию в течение нескольких недель, левое лёгкое
расправить не удавалось, состояние больного оставалось тяжелым. Была произведена
операция ушивания дефектов в кистозно измененном лёгком, париетальная
плеврэктомия. На 5-й день после операции наступил коллапс правого лёгкого,
произведена аналогичная операция справа. Наступило выздоровление. Больной
осмотрен через 2 года — чувствует себя удовлетворительно.
На основании проведенного анализа мы хотим сделать следующие замечания. Лечение
больных со спонтанным пневмотораксом нередко с самого начала бывает организовано
неправильно, их госпитализируют в терапевтические стационары и применяют, на наш
взгляд, неправильную методику — одномоментную аспирацию воздуха из плевральной
полости шприцем Жане, и лишь после безуспешности такого лечения переводят в
хирургическое отделение. При поликистозе лёгких, являющемся основной причиной
При поликистозе лёгких, являющемся основной причиной
пневмоторакса, имеется реальная опасность двустороннего пневмоторакса, а поэтому
в каждом случае коллапса необходимо стремиться как можно быстрее расправить
лёгкое, так как никогда нельзя быть уверенным, что во втором лёгком всё обстоит
благополучно, и не наступит коллапс и второго лёгкого со всеми вытекающими
отсюда неприятными последствиями. Метод активной аспирации в лечении спонтанного
пневмоторакса не всегда оказывается эффективным; в таких случаях единственным
средством спасения больного является операция. Оперативное лечение должно быть
максимально щадящим лёгочную ткань, необходимо избегать обширных резекций
лёгкого, так как никогда нельзя быть уверенным в полноценности второго лёгкого,
ибо нередко рентгенологически тонкостенные кисты в лёгких не определяются и
бывают обнаружены лишь во время операции или на секции. Оперативное лечение
должно иметь целью не только ликвидацию пневмоторакса, но и создание условий,
препятствующих возникновению его в будущем (париетальная плеврэктомия).
Наша тактика при спонтанном пневмотораксе в последние годы изменилась в сторону
более активного хирургического вмешательства. Если с 1957 по 1965г. из 78
больных было оперировано 8, а остальные лечились активной аспирацией воздуха из
плевральной полости, то за последние 3 года из 27 больных со спонтанным
пневмотораксом оперировано 10. Такая тактика привела к тому, что теперь почти
совсем не поступают больные с рецидивом заболевания.
Известно, что коллапс лёгкого может наступить в различной ситуации: в покое, при
ходьбе, физическом напряжении, при полете в самолете и т.д. Мы наблюдали одного
больного, у которого пневмоторакс наступил в несколько необычных условиях — во
время пребывания его на аппаратном дыхании. В связи с развитием реаниматологии
число подобных случаев, видимо, будет увеличиваться. Приводим наше наблюдение.
Больной Д., 41 года, поступил в клинику 4.Х.1987 г. В июне 1967г. перенёс
клещевой энцефалит, осложнившийся параличом дыхательной мускулатуры.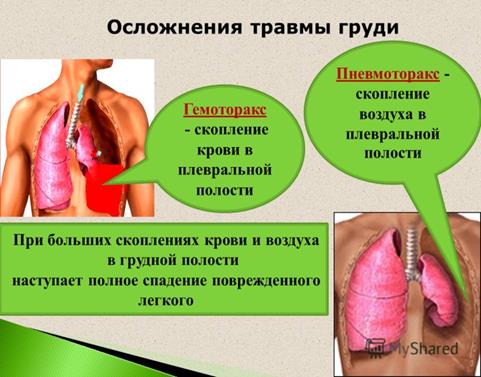 С
С
17.VI.1967г. больной находится на аппаратном дыхании, сначала в больнице г. Буй,
а затем в Больнице №82 Москвы. 24.IX.1967 г. состояние вольного резко
ухудшилось. Клинически и рентгенологически диагностирован пневмоторакс справа.
Наложена пассивная аспирация воздуха из плевральной полости, однако состояние не
улучшилось. Для дальнейшего лечения больной переведен в нашу клинику. При
поступлении состояние средней тяжести, сознание сохранено. У больного
трахеостома, через которую осуществляется принудительная лёгочная вентиляция
аппаратом “Кифа”, самостоятельного дыхания нет. Атрофия скелетной мускулатуры,
особенно межреберных мышц, мышц плечевого пояса, конечностей. При дыхании правая
половина отстает. Аускультативно справа выслушивается ослабленное дыхание. Пульс
80 в 1 минуту. Артериальное давление 110/90mm/Hg. Анализ крови: НЬ 70г°/о
(11,7), эр. 3200000, цветной показатель 1,0, л. 9200, б.1%, э.5%, п.1%, с.68%,
лимф.17%, мон.8%; СОЭ33мм/час.
Диагноз: состояние после перенесенного клещевого энцефалита; паралич дыхательной
мускулатуры; пневмоторакс справа; трахеостома.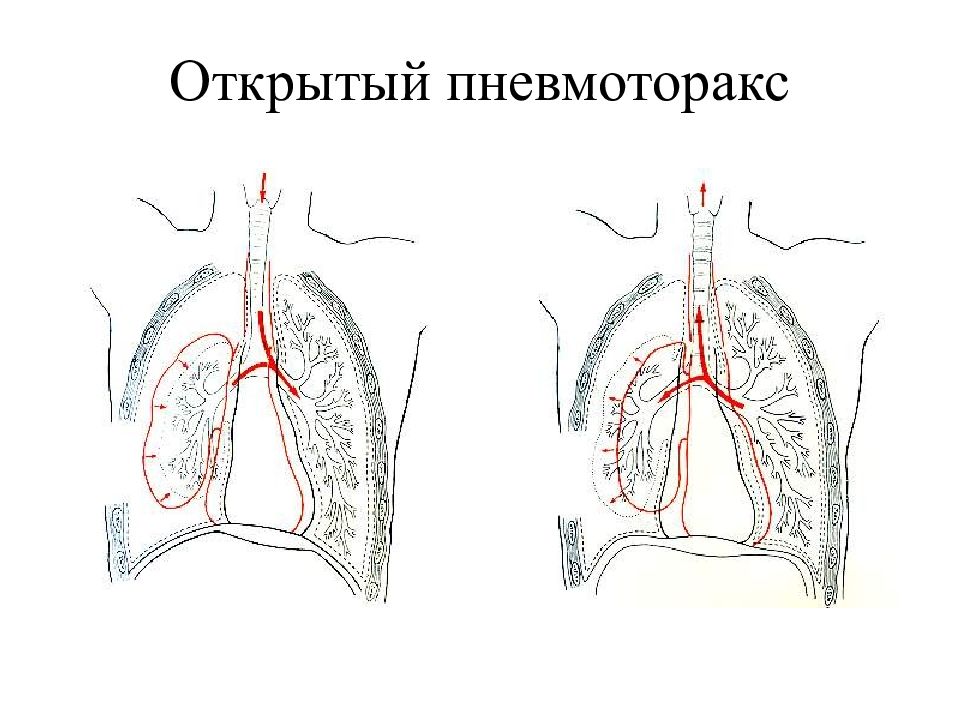
Во второе межреберье по среднеключичной линии и в седьмое по задней подмышечной
в плевральную полость введены дренажи. Активная аспирация воздуха из плевральной
полости с отрицательным давлением 15-20 см вод. ст. в течение 3 суток не дала
эффекта (рис.1).
Рисунок 1 — Прямая рентгенограмма грудной клетки больного Д. через 3 дня после
начала активной аспирации воздуха из плевральной полости. Правое лёгкое
коллабировано. Средостение смещено влево. Видна трахеостомическая канюля.
Разрежение было увеличено до 30 см, лёгкое удавалось на короткий отрезок времени
расправить, но больной при этом испытывал сильную тянущую боль. Как только
уменьшалось разрежение в системе, легкое тут же коллабировалось вновь, давление
в плевральной полости становилось положительным (5-2 см вод. ст.). У больного
наблюдалась картина начинающейся пневмонии, появилась жидкость в правой
плевральной полости. После безуспешных попыток в течение 12 дней расправить
лёгкое и удержать его в расправленном состоянии было решено оперировать
больного. 16.Х.1967г. произведена операция под эндотрахеальным наркозом через
16.Х.1967г. произведена операция под эндотрахеальным наркозом через
трахеостому эфиром и закисью азота с кислородом. Торакотомия боковым доступом
справа. Лёгкое коллабировано, в плевральной полости около 500мл серозной
жидкости. Имелись сращения между долями лёгкого. В области междолевой борозды
между верхней и средней долями дефект легочной ткани между сращениями, из
которого при дыхании поступал воздух. Произведена краевая резекция средней доли
после наложения аппарата УКЛ-60; поступление воздуха прекратилось. Произведена
париетальная плеврэктомия. Плевральная полость дренирована двумя дренажами.
Послеоперационный период протекал без осложнений, коллапс лёгкого больше не
наступал (рис. 2).
Рисунок 2 — Прямая рентгенограмма того же больного после операции. Правое легкое
полностью расправлено.
27.X.1967г. больной для дальнейшего лечения по поводу остаточных явлений
клещевого энцефалита переведен в Больницу №82 Москвы. Постепенно восстановилось
самостоятельное дыхание, больной отключен от аппарата. Осмотрен через 6 месяцев.
Осмотрен через 6 месяцев.
Состояние удовлетворительное, дыхание самостоятельное, трахеостомическое
отверстие закрылось. Гистологическое исследование резецированного участка
легкого: имеются участки пневмосклероза, эмфиземы, бронхи с утолщенными
мышечными оболочками и складчатой слизистой оболочкой, картина может
соответствовать бронхоспазму.
Таким образом, пневмоторакс, наступивший у больного, находящегося на аппаратном
дыхании, ликвидировать значительно труднее, чем у больного с самостоятельным
дыханием. Причина заключается в том, что каждый раз во время вдоха из аппарата
под давлением больному нагнетается воздух, который через дефект в лёгком
поступает в плевральную полость, это мешает расправлению легкого и фиксации его
к грудной стенке. Всякие попытки расправить лёгкое путём увеличения разрежения
следует считать бесполезными. Таких больных необходимо оперировать как можно
раньше, несмотря на тяжесть их состояния. Если с помощью активной аспирации
воздуха из плевральной полости в течение 3-4 дней лёгкое не имеет тенденции к
расправлению, больному следует предложить операцию.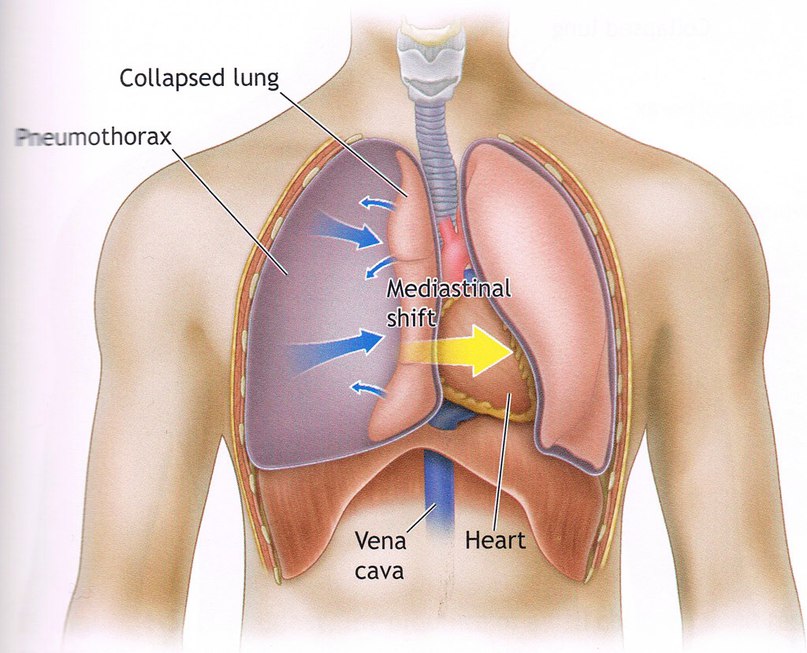
Выводы
1) Спонтанный пневмоторакс нетуберкулезной этиологии представляет собой
осложнение ряда других заболеваний, среди которых наиболее частой причиной
является разрыв тонкостенных врождённых и приобретённых кист лёгких.
2) У большинства больных спонтанный пневмоторакс протекает благоприятно, и после
2-4 дней активной аспирации воздуха из плевральной полости удается ликвидировать
коллапс лёгкого.
3) Осложнённые формы спонтанного пневмоторакса, как правило, требуют
оперативного лечения. Операция при спонтанном пневмотораксе должна быть
максимально щадящей лёгочную ткань, не сопровождаться обширной резекцией лёгкого
и всегда дополняться париетальной плеврэктомией.
ЛИТЕРАТУРА
1) Мейер А., Нико Ж.П., Карро Ж. Спонтанный нетуберкулезный пневмоторакс у
взрослых и его лечение. М., 1964.
2) Brock R.С., Thorax, 1948, v. 3, p. 88.
Данные об авторе:
Василий Дмитриевич Стоногин – доцент 2-й кафедры хирургии ЦОЛИУв, заведующий
учебной частью кафедры, кандидат медицинских наук. E-mail: [email protected]
E-mail: [email protected]
Восстановление текста, компьютерная графика — Сергей Васильевич Стоногин.
Любое копирование материала запрещено без письменного разрешения авторов и
редактора.
Работа защищена законом о защите авторских прав РФ.
Пневмоторакс: клинические рекомендации
Пневмоторакс возникает в том случае, когда воздух получает доступ в плевральную полость и накапливается в ней.
Первичный спонтанный пневмоторакс возникает в отсутствие предшествующей травмы или провоцирующего события и развивается без клинически выраженного заболевания легких. Наибольшему риску подвергаются те пациенты, в анамнезе которых присутствует курение, синдром Марфана, гомоцистинурия, или те, у которых в семейном анамнезе имеются случаи пневмоторакса. Пациенты с первичным спонтанным пневмотораксом — это преимущественно высокие, худощавые молодые мужчины.
Вторичный спонтанный пневмоторакс возникает как осложнение основного заболевания легких. В США ХОБЛ, развивающаяся на фоне табакокурения, является наиболее распространенной предрасполагающей патологией и отвечает примерно за 70% случаев вторичного спонтанного пневмоторакса. Другие предрасполагающие патологии органов дыхания включают респираторную инфекцию, вызываемую аскомицетами Pneumocystis jirovecii (пневмоцистную пневмонию), кистозный фиброз (муковисцидоз) и туберкулез. Вероятность развития вторичного спонтанного пневмоторакса у пациента коррелирует со степенью тяжести имеющейся дисфункции легких. Менструальный пневмоторакс возникает на фоне торакального эндометриоза.
Травматический пневмоторакс возникает вследствие либо проникающей, либо тупой травмы в области грудной клетки.
Напряженный пневмоторакс может возникнуть как осложнение первичного и вторичного спонтанного пневмоторакса, а также травматического пневмоторакса.
Пневмоторакс обусловлен накоплением газов в плевральной полости. В норме альвеолярное давление превышает внутриплевральное давление, в то же время внутриплевральное давление ниже, чем атмосферное давление. Таким образом, если открывается сообщение между альвеолами и плевральной полостью или между атмосферой и плевральной полостью, то газы будут следовать по градиенту давления в направлении плевральной полости. Этот поток будет продолжаться до тех пор, пока не исчезнет градиент давления или пока аномальные пути поступления газов не будут закрыты. Поскольку объем грудной полости в норме меньше ее объема покоя, а объем легкого больше его объема покоя, то, когда развивается пневмоторакс, грудная полость расширяется, а легкое становится меньше.
Напряженный пневмоторакс является критическим состоянием, требующим неотложной медицинской помощи; он возникает, когда внутриплевральное давление превышает атмосферное давление, особенно во время выдоха, это состояние развивается по механизму клапанного шара, который способствует накоплению газов в плевральной полости во время вдоха. Повышение давления в плевральной полости в конечном итоге приводит к развитию гипоксемии и дыхательной недостаточности вследствие сдавления легких.
Патофизиология менструального пневмоторакса не выяснена. Предполагается, что воздух получает доступ в брюшную полость во время менструации, а затем в качестве газов вторичного происхождения поступает в плевральную полость через дефекты диафрагмы.
В соответствии с другим вариантом, было высказано предположение, что эктопический интраторакальный эндометриоз приводит к эрозированию висцеральной плевры, что обусловливает развитие пневмоторакса.
Спонтанный пневмоторакс: возникает в отсутствие предшествующей травмы или какого-либо провоцирующего события. Этот вид пневмоторакса подразделяется на следующие подвиды:
- Первичный пневмоторакс: возникает в отсутствие клинически выраженного легочного заболевания
- Вторичный пневмоторакс: возникает как осложнение основного легочного заболевания, включая менструальный пневмоторакс на фоне торакального эндометриоза.
Травматический пневмоторакс: возникает вследствие проникающей или тупой травмы в области грудной клетки. Это может произойти в результате случайной или умышленно нанесенной травмы. Ятрогенный пневмоторакс является формой травматического пневмоторакса, развившегося вследствие случайной травмы; он возникает как результат осложнений, связанных с различными видами медицинского вмешательства. Они включают:
- Медицинские процедуры, такие как чрескожная пункционная биопсия поражений легких, плевроцентез, эндоскопическая трансбронхиальная биопсия и введение центрального венозного катетера, а также баротравмы, возникшие вследствие проведения механической вентиляции легких.
Напряженный пневмоторакс: возникает, когда внутриплевральное давление превышает атмосферное давление на протяжении вдоха и часто во время выдоха. Это критическое состояние, требующее неотложной помощи с соответствующим медицинским вмешательством.
Пневмоторакс ex vacuo (с нарушением вакуума): является редкой формой пневмоторакса и возникает, когда быстрый коллапс легкого вызывает снижение внутриплеврального давления. Это наиболее часто наблюдается при ателектазе верхней доли правого легкого. Повышение отрицательного внутриплеврального давления вызывает миграцию молекул газообразного азота из легочных капилляров в плевральную полость.
Диагностика
Если пациент обращается с симптомами напряженного пневмоторакса, требуется немедленное медицинское вмешательство.
Пациенты с пневмотораксом обычно жалуются на одышку и боль в груди. Степень развития одышки зависит от размера пневмоторакса и выраженности фонового заболевания легких, если оно имеется. Пациенты чаще всего могут точно определить начало своих симптомов.
Необходимо оценить факторы риска развития спонтанного пневмоторакса, например, наличие хронических респираторных заболеваний. Поскольку легочная инфекция Pneumocystis jirovecii может привести к развитию пневмоторакса, пациент должен пройти опрос на предмет выявления факторов риска ВИЧ-инфекции.
Клиническая картина
Напряженный пневмоторакс
- Пациенты жалуются на одышку в тяжелой форме, продолжающую усугубляться, они находятся в критическом болезненном состоянии, характеризуемом частым затрудненным дыханием, цианозом, профузным потоотделением и тахикардией.
- Это состояние требует немедленного медицинского вмешательства для понижения давления в гемитораксе на стороне пораженного легкого.
Первичный спонтанный пневмоторакс
- Пациенты обычно жалуются на внезапное начало симптомов — на одышку и ипсилатеральную боль в груди. Степень тяжести одышки связана с объемом воздуха в плевральной полости.
- Большинство приступов первичного спонтанного пневмоторакса возникает в состоянии покоя. Поэтому чаще всего пациент может вспомнить точное время, когда развился пневмоторакс.
- В некоторых случаях типичные симптомы — боль в груди и одышка — могут быть незначительными или даже отсутствовать, подразумевая, что необходимо применять высокий индекс клинического подозрения. .
Вторичный спонтанный пневмоторакс
- Пациенты жалуются на одышку и ипсилатеральную боль в груди. Вследствие наличия основного заболевания легких их симптомы, как правило, выражены в более тяжелой форме, чем у тех пациентов, симптомы которых связаны с первичным спонтанным пневмотораксом.
- Менструальный пневмоторакс представляет собой вторичный спонтанный пневмоторакс. Обычно он является правосторонним. Диагноз в данном случае поставить несложно, если рассматривается возможность пневмоторакса.
Пневмоторакс ex vacuo
- Из-за обструкции дыхательных путей пациенты могут жаловаться на кашель. Выраженность одышки может зависеть от степени коллапса легкого и/или объема воздуха в плевральной полости.
Физикальное обследование
Напряженный пневмоторакс
- Выявленные нарушения аналогичны тем, которые наблюдаются при обширном спонтанном пневмотораксе; однако гемиторакс на стороне пораженного легкого имеет более крупные размеры с учетом расширения межреберных промежутков, и трахея смещается к противоположному гемитораксу.
- Предвестником развития напряженного пневмоторакса обычно бывает внезапное ухудшение кардиопульмонального статуса пациента. Вслед за этим может быстро наступить потеря сознания, поскольку нарушается приток крови к мозгу.
Первичный спонтанный пневмоторакс
- Выявленные нарушения включают уменьшение экскурсии грудной клетки, ипсилатеральное чрезмерное расширение гемиторакса с ослаблением дыхания, а также «коробочный» тон при перкуссии.
Вторичный спонтанный пневмоторакс
- Выявленные нарушения носят такой же характер, как при первичном спонтанном пневмотораксе; однако вследствие имеющихся первопричинных нарушений со стороны дыхательной системы пациента результаты физикального осмотра являются менее надежными. Обследование может также помочь сделать выводы по поводу выявленных нарушений, связанных с основным заболеванием дыхательных путей.
- Менструальный пневмоторакс представляет собой вторичный спонтанный пневмоторакс. Обычно он является правосторонним. Диагноз в данном случае поставить несложно, если рассматривается возможность пневмоторакса.
Пневмоторакс ex vacuo
- Выявленные нарушения включают в себя ослабление дыхания и «коробочный» перкуторный звук. Грудная клетка, однако, не выглядит чрезмерно расширенной.
Визуализационные методы
Напряженный пневмоторакс считается состоянием, требующим неотложной медицинской помощи. Если имеется клиническое подозрение на напряженный пневмоторакс, немедленно должны быть приняты меры для понижения давления в гемитораксе на стороне пораженного легкого. Не следует тратить ценное время в ожидании рентгенографического подтверждения. Задержка в проведении необходимого медицинского вмешательства может привести к смерти пациента.
Рентгенографию грудной клетки обычно рекомендуют в качестве исследования первой линии при большинстве других видов пневмоторакса; она показывает линию висцеральной плевры. Для рутинной диагностики не рекомендуется делать рентгенограмму на выдохе. При вторичном спонтанном пневмотораксе плевральную линию бывает трудно визуализировать поскольку прилежащее больное легкое может быть прозрачным на снимке (например, у больных с эмфизематозными изменениями). Кроме того, может быть трудно отличить крупную, тонкостенную буллу от пневмоторакса. В этой ситуации может быть необходимо получить КТ грудной клетки для подтверждения диагноза.
Для пневмоторакса ex vacuo, помимо наличия линии висцеральной плевры, характерно ипсилатеральное уменьшение объема и ателектаз легких. КТ позволяет выявить эндобронхиальную обструкцию. Благодаря возросшей оснащенности различных лечебных учреждений аппаратурой для УЗИ этот метод визуализации набирает популярность как средство диагностики пневмоторакса у постели больного.
В руках опытных практикующих специалистов ультразвук обладает необходимой чувствительностью и специфичностью для диагностики пневмоторакса.
Предполагается, что УЗИ грудной клетки может быть полезным для выявления пневмоторакса у взрослых неподвижных пациентов с тупыми травмами грудной клетки. Некоторые исследователи рекомендуют ультразвук в качестве дополнения к алгоритму интенсивной терапии при травме на догоспитальном этапе (ATLS).
Для выявления пневмоторакса КТ-сканирование грудной клетки оказывается более чувствительным методом, чем рентгенограмма или УЗИ грудной клетки. Он часто используется в случае пациентов с множественными травмами или при подозрении на скрытый пневмоторакс.
Другие исследования
Если подозревается пневмоторакс ex vacuo, для постановки диагноза и устранения эндобронхиальной обструкции может быть необходима бронхоскопия.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
| |
|
| |
|
|
|
|
|
|
|
|
|
Диагностические критерии
Рентгенограмма грудной клетки в ЗП проекции часто используется для количественного определения размера пневмоторакса. Пневмоторакс с размером 2 см по-видимому краю между полем легкого и стенкой грудной клетки, при измерении на уровне ворот легких (корня легкого), составляет приближенно 50% от полного размера пневмоторакса. Поэтому Британское торакальное общество рекомендует следующее положение для калибровки размера пневмоторакса:
- Малый пневмоторакс — с размером <2 см по-видимому краю между полем легкого и стенкой грудной клетки, при измерении на уровне корня легкого на рентгенограммах грудной клетки в ЗП проекции
- Большой пневмоторакс — с размером не менее 2 см по-видимому краю между полем легкого и стенкой грудной клетки, при измерении на уровне корня легкого на рентгенограммах грудной клетки в ЗП проекции
Выбор размера пневмоторакса 2 см в качестве определителя малого или большого пневмоторакса является компромиссом между теоретическим риском прокола иглой легкого с пневмотораксом меньшего размера и значительным объемом и продолжительностью спонтанного разрешения патологического процесса для более крупного пневмоторакса.
К сожалению, коллапс легкого не всегда характеризуется единообразием, особенно у пациентов с больными легкими. Поэтому бывает более трудно оценить размеры этих локализованных пневмотораксов. Хотя КТ-сканирование может быть использовано как средство для оценки размера пневмоторакса, не все лечебно-диагностические учреждения приобретают программное обеспечение, необходимое для такой оценки.
Лечение
Основной целью при лечении спонтанного пневмоторакса является удаление воздуха из плевральной полости и уменьшение вероятности возникновения рецидива. При подозрении на пневмоторакс требуется немедленное медицинское вмешательство для понижения давления в гемитораксе на стороне пораженного легкого.
Начальный этап лечения включает в себя наблюдение за состоянием больного с подключением кислородной терапии, чрескожной аспирации воздуха из плевральной полости, и торакостомия с установлением плевральной дренажной трубки в зависимости от типа и размера пневмоторакса. Может возникнуть необходимость в применении видеоторакоскопии или торакостомии для устранения места утечки воздуха.
Для ограничения вероятности рецидива используется плевродез. Такая операция может быть выполнена либо путем механического выскабливания плевры, либо с помощью введения специального вещества в плевральную полость, которое вызывает раздражение плевральных поверхностей с последующим сцеплением париетальной и висцеральной плевры. Выбор процедуры зависит от особенностей пациента и клинических обстоятельств.
Было предложено несколько методов для оценки размера пневмоторакса с помощью обзорных рентгенограмм грудной клетки в задне-передней проекции. К сожалению, каждый из этих методов страдает неточностями и/или отсутствует валидация метода. Британское торакальное общество рекомендует упрощенный метод определения размера пневмоторакса: пневмоторакс может быть малым (размер по видимому краю < 2 см между полем легких и стенкой грудной клетки) или большим (размер по видимому краю составляет, по крайней мере 2 см между полем легких и стенкой грудной клетки).
Напряженный пневмоторакс
Напряженный пневмоторакс является состоянием, требующим неотложной медицинской помощи. Декомпрессия осуществляется незамедлительно путем непосредственного введения стандартного внутривенного катетера 14-го калибра в плевральную полость в точке пересечения срединно-ключичной линии и второго или третьего межреберного промежутка на стороне пневмоторакса. Однако у почти одной трети пациентов толщина стенки грудной клетки может быть больше, чем длина этого катетера; в таком случае целесообразно использовать точку в четвертом или пятом межреберном промежутке как альтернативную возможность для проведения декомпрессии. Такой тип декомпрессии является переходным к формированию зондовой торакостомии. Необходимое вмешательство нельзя откладывать в ожидании радиографических данных для подтверждения напряженного пневмоторакса.
Первичный спонтанный пневмоторакс
Для клинически стабильных пациентов с первичным спонтанным пневмотораксом малого размера возможно проведение обследования и лечения консервативными методами с дополнительным введением высококонцентрированного (10 л/мин) кислорода, а также наблюдения без инвазивного вмешательства. Показано, что дополнительная терапия с применением высококонцентрированного кислорода приводит к 4-кратному увеличению темпов реабсорбции пневмоторакса в течение периода дополнительной оксигенации.
Если пневмоторакс большой, то необходимо проводить чрескожную игольчатую аспирацию. Это может быть достигнуто путем введения внутривенного катетера в плевральную полость в точке пересечения срединно-ключичной линии и второго или третьего межреберного промежутка. Можно использовать большой шприц для вывода воздуха из плевральной полости. Необходимо позаботиться о том, чтобы не допустить обратный доступ воздуха через катетер в плевральную полость. Это можно предотвратить, проинструктировав пациента не делать выдох в тот момент, когда шприц отсоединяется от катетера. С помощью краника-клапана, прикрепленного к катетеру, достигается преимущество «запечатывания» плевральной полости в момент отсоединения шприца от краника с предотвращением доступа воздуха из атмосферы. Как только весь доступный объем воздуха будет удален из полости, следует отсоединить катетер и сделать рентгеновский снимок грудной клетки. Как правило, игольчатая аспирация при первичном спонтанном пневмотораксе так же безопасна и эффективна, как и зондовая торакостомия. Часто эта процедура может осуществляться в подразделении экстренной медицинской помощи без госпитализации больного.
Вероятность успешного проведения игольной аспирации снижается у пациентов старше 50 лет. В большой степени это считается результатом нераспознанного первопричинного заболевания легких в этой возрастной группе. Поэтому к пациентам старше 50 лет или к курильщикам со значительным стажем рекомендуется применять допущение о наличии первопричинного респираторного заболевания (то есть, проводить лечение как при вторичном спонтанном пневмотораксе). Если аспирацию произвести не удалось, в плевральную полость следует ввести плевральную дренажную трубку или катетер малого диаметра. Катетеры малого диаметра могут быть прикреплены к одноходовому вибро-клапану и обычно не требуют отсасывания при отрицательном давлении.
Если имеется постоянная утечка воздуха, а через дренажную трубку спустя 48 часов продолжают интенсивно выделяться пузырьки воздуха, для разрешения пневмоторакса следует рассмотреть назначение пациентам процедуры отсасывания путем создания отрицательного давления (с помощью систем большого объема и низкого давления). Хотя нет никаких доказательств в поддержку стандартного применения аспирации при лечении пневмоторакса, полагают, что у этих отдельных пациентов данное вмешательство помогает вызвать сближение висцеральной и париетальной плевры, тем самым способствуя заживлению повреждения в месте утечки воздуха. У большинства аспираторов имеется заполненная водой камера, через которую воздух удаляется из плевральной полости. Постоянную утечку воздуха легко определить по видимому выделению пузырьков воздуха через дренажную трубку.
Дальнейшее вмешательство необходимо только в том случае, если утечка воздуха сохраняется или у пациента имеется ипсилатеральный рецидивный пневмоторакс. Видеоторакоскопия со сшиванием скобочным швом места утечки воздуха и плевродезом в большинстве случаев является процедурой выбора. При первичном спонтанном пневмотораксе видеоторакоскопия, по сравнению с открытой плеврэктомией, приводит к сокращению продолжительности госпитализации и потребности в обезболивающих препаратах для снятия боли. Однако, частота рецидивов после плеврэктомии с видеоторакоскопией выше, чем после открытой плеврэктомии.
Торакоскопическая клиновидная резекция является альтернативной процедурой для пресечения утечки воздуха в случае, если она упорно сохраняется. Часто эту операцию проводят в сочетании с механическим плевродезом для предотвращения рецидива пневмоторакса. Однако добавление механического плевродеза не снижает частоту рецидивов по сравнению с вариантом выполнения только клиновидной резекции. Более того, у пациентов, подвергающихся клиновидной резекции в сочетании с механическим плевродезом, выше показатели частоты интраоперационных кровотечений и послеоперационного плеврального оттока. Есть некоторые основания полагать, что вместо выполнения механического плевродеза после клиновидной резекции лучшим вариантом будет покрытие висцеральной плевры поверх скрепочного шва сеткой из рассасывающейся целлюлозы и фибриновым клеем; данный метод эквивалентен механическому плевродезу, но отличается отсутствием связанных с ним потенциальных осложнений.
Вторичный спонтанный пневмоторакс
Размер вторичного спонтанного пневмоторакса может не коррелировать в достаточной степени с клиническими проявлениями, так как они зависят от степени развития основного заболевания и дыхательного резерва пациента. В целом, клинические симптомы, связанные с вторичным спонтанным пневмотораксом являются более тяжелыми, чем те, что связаны с первичным спонтанным пневмотораксом; поэтому такие пациенты требуют госпитализации. Более того, частота рецидивов у пациентов с заболеваниями легких несколько выше, чем у пациентов с первичным спонтанным пневмотораксом.
У клинически стабильных пациентов с вторичным спонтанным пневмотораксом, который слишком мал для безопасной установки плевральной дренажной трубки (< 1 см), лечение должно включать дополнительное введение высококонцентрированного (10 л/мин) кислорода, а также наблюдение по принципу выжидательной лечебной тактики. У пациентов с хроническим заболеванием легких и гиперкапнической дыхательной недостаточностью (например, ХОБЛ) кислород следует использовать с осторожностью.
В случае пациентов с пневмотораксом умеренного размера (от 1 см до 2 см) может быть предпринята попытка выполнения игольчатой аспирации. Однако у пациентов с вторичным спонтанным пневмотораксом успешность этой процедуры ограничена. Поэтому, если с помощью игольчатой аспирации не удается значительно сократить размер пневмоторакса (до < 1 см), то следует установить плевральную дренажную трубку или катетер малого диаметра.
Если пневмоторакс большой (> 2 см), то пациенту необходимо установить в плевральную полость плевральную дренажную трубку или катетер малого диаметра для дренирования пневмоторакса. Большинству пациентов с вторичным спонтанным пневмотораксом требуется установка плевральной дренажной трубки или катетера малого диаметра.
Как и в случае первичного пневмоторакса, если при наличии постоянной утечки воздуха через дренажную трубку спустя 48 часов продолжают интенсивно выделяться пузырьки воздуха, для разрешения пневмоторакса следует рассмотреть назначение пациентам процедуры отсасывания путем создания отрицательного давления (с помощью систем большого объема и низкого давления).
Если не удалось достичь разрешения пневмоторакса несмотря на вышеописанное лечение, то пациенту может потребоваться сшивание скобками места утечки воздуха при содействии видеоторакоскопии, а также проведение процедуры плевродеза. Это более эффективная методика, чем плевродез с использованием химического вещества. Однако показатели периоперационной заболеваемости и смертности после проведения видеоторакоскопии у пациентов с вторичным спонтанным пневмотораксом могут быть чрезмерно высокими.
Учитывая значительный риск заболеваемости и смертности после видеоторакоскопии или открытой торакотомии, можно попытаться использовать менее инвазивные методики, особенно у больных с тяжелым заболеванием легких — ХОБЛ, кистозным фиброзом /муковисцидозом или другой патологией легких. У безоперационных пациентов следует проводить плевродез с помощью химического вещества или суспензии талька. Последующие вмешательства направлены на предотвращение рецидивов. В общем случае, плевральная дренажная трубка должна оставаться на месте до тех пор, пока не выполнена процедура для предотвращения рецидивного пневмоторакса.
В то время как для всех пациентов с вторичным спонтанным пневмотораксом должна учитываться необходимость превентивного вмешательства, пациенты, которые являются потенциальными кандидатами на трансплантацию легких, требуют особого рассмотрения. У больных с кистозным фиброзом /муковисцидозом или с дефицитом альфа-1-антитрипсина, а также у более молодых пациентов с ХОБЛ, связанной с курением, для которых в настоящее время рассматривается вопрос пересадки легких, следует избегать проведения диффузного плевродеза с видеоторакоскопией или внутриплевральной химической инстилляцией. Проведенный ранее диффузный плевродез приводит в дальнейшем к повышению трудности исполнения и кровоточивости рассечения при операции по трансплантации легких. В этой подгруппе пациентов предпочтительны консервативные меры лечения и наблюдения или видеоторакоскопия без целенаправленно воздействующей механической абразии.
Катамениальный пневмоторакс
Актуальное лечение при катамениальном пневмотораксе сходно с терапией при других видах вторичного спонтанного пневмоторакса. Если пневмоторакс небольшой, следует проводить дополнительную оксигенацию. Пациенткам с большим пневмотораксом в дополнение к кислородной терапии проводят чрескожную аспирацию или торакостомию с использованием плевральной дренажной трубки.
У некоторых пациенток с катамениальным пневмотораксом развивается также гемоторакс, что приводит к формированию гемопневмоторакса в качестве осложнения торакального эндометриоза. Наличие крови в плевральной полости требует проведения дренажа путем торакостомии с использованием дренажной трубки большого диаметра. Поскольку пациентки с катамениальным пневмотораксом — это, как правило, молодые женщины, не имеющие в анамнезе основных паренхиматозных заболеваний легких, их лечение высококонцентрированным кислородом можно осуществлять без опасения гиперкапнической дыхательной недостаточности.
Стратегия долгосрочного лечения катамениального пневмоторакса состоит в подавлении эктопического эндометрия путем вмешательства в секрецию эстрогена яичников. Это может быть достигнуто путем применения оральных контрацептивов, аналогов гонадотропин-рилизинггормона, прогестагенов и даназола. У многих пациенток с катамениальным пневмотораксом не возникают рецидивы до тех пор, пока происходит медикаментозное подавление овуляции и менструации.
Если пациентка не может принимать препараты для подавления овуляции, желает прекратить эту терапию, чтобы забеременеть, или воздействие гормонами терпит неудачу, то следует рассмотреть инвазивные процедуры для предотвращения рецидивов катамениального пневмоторакса. В этом случае можно выполнить видеоторакоскопию или открытую торакотомию. Плевру следует проверить на наличие эндометриальных имплантов, а диафрагму обследовать на предмет перфорации. Имплантаты должны быть иссечены, а дефекты диафрагмы исправлены. Для предотвращения рецидива следует также провести химический или механический плевродез.
Травматический пневмоторакс
Терапия первой линии включает в себя чрескожную игольную аспирацию. Если проведение аспирации не приносит успеха или пневмоторакс слишком большой, то, как правило, требуется установка плевральной дренажной трубки.
Гемоторакс может сопутствовать и/или осложнять травматический пневмоторакс. Наличие гемоторакса делает необходимым дренирование через плевральную дренажную трубку. Если кровотечение продолжается, для достижения гемостаза может потребоваться исследование грудной полости. Если легкие не удается расправить или спустя 72 часа продолжается постоянная утечка воздуха, то, вероятно, для пациента потребуется проведение видеоторакоскопии или торакотомии.
Пневмоторакс ex vacuo
Пациентам с пневмотораксом ex vacuo следует проводить оксигенотерапию высококонцентрированным кислородом (до той степени, пока они не подвергаются риску гиперкапнической дыхательной недостаточности), но им также может потребоваться бронхоскопия для устранения эндобронхиальной обструкции. Зондовая торакостомия не показана.
Открытый пневмоторакс: причины, диагностика и лечение
Открытый пневмоторакс – дефект грудной клетки, когда плевральная полость сообщается с окружающей средой. Атмосферный воздух попадает в нее при вдохе и выходит наружу при выдохе. Дыхательная функция нарушена, а состояние больного критическое. Давление воздуха в легких выравнивается с атмосферным, газообмен нарушается, легкие «спадают».
Чтобы спасти жизнь, надо принять меры в течение пары минут. Как правильно оказать помощь при открытом пневмотораксе, что это и как проявляется нарушение.
Симптомы болезни
Клинические проявления выраженные:
- Боль в груди.
- Кашель.
- Одышка.
- Тахикардия.
- Бледность и цианоз кожных покровов.
Все это наблюдается на фоне открытой раны груди.
Боль бывает разного характера. Она локализуется в области раны и находится в любом месте груди. По характеру она давящая, ноющая, может отдавать в руку, ключицу, шею и нижнюю часть туловища на стороне поражения. Степень выраженности – средняя и интенсивная, вплоть до болевого шока.
Кашель не выраженный, напоминает покашливания и возникает из-за невозможности вдохнуть. По этой же причине развивается бледность и цианоз. Дышать становится сложно, частота дыхания повышается, оно поверхностное.
При нехватке воздуха у больного будут панические реакции – стран, возбуждение, переходящее в подавленность и наоборот.
Классификация
В зависимости как плевральная полость сообщается с окружающей средой, пневмоторакс бывает:
- Пневмоторакс закрытый. Отсутствует сообщение плевральной полости с внешней средой, воздух проникает изнутри в малом количестве. Тотального сжимания легкого не происходит, малое количество воздуха способно рассосаться. Считается легкой формой, лечение без хирургического вмешательства.
- Пневмоторакс открытый. Это состояние, при котором воздух в плевральную полость попадает извне. Опасно тем, что легкое не может расправиться. Чтобы это произошло, необходимо в полости отрицательное давление. В случае открытого пневмоторакса оно равно атмосферному, легкое не может расправиться и выполнять дыхание.
- Пневмоторакс клапанный. Опасный вид пневмоторакса, сопровождает открытый. Через время отверстие может затянуться и действовать, клапан – впускать воздух и не выпускать его. При каждом вдохе давление в плевральной полости нарастает, легкое сдавливается, смещаются органы средостения, нарушается кровообращение в сосудах. Происходит раздражение нервных окончаний плевры.
Различают формы
Открытый пневмоторакс имеет формы:
- Наружный (или открытый наружу). Распространенный вариант, наблюдается при большинстве травм. При колотой ране, огнестрельном отверстии в грудной клетке повреждается париентальный листок, воздух проникает в плевральную полость.
- Внутренний (или открытый внутрь). Воздух проникает через органы дыхания – трахею или бронх. В результате изменений в них образуется свищ. Это бывает при онкологии, туберкулезе, абсцессах, травмах.
- Сочетанный. Воздух в плевральную полость попадает через париентальный и висцеральный листок. Спасти пациента крайне тяжело, нет времени, чтобы оказать ему даже первую помощь.
В зависимости от участка поражения различают:
- Односторонний.
- Двухсторонний.
По причине возникновения бывает:
- Патологический.
- Травматический (большинство случаев).
По тяжести:
- Легкий.
- Средней тяжести.
- Тяжелый.
По выраженности:
- Тотальный.
- Частичный.
По сопутствующей патологии:
- Осложненный.
- Неосложненный.
По степени спадания легкого:
- Тотальный (спадание легкого на половину объема).
- Средний (спадание легкого от трети до половины объема).
- Малый (легкое спадает на треть объема).
Причины патологии
Пневмоторакс открытый и закрытый – разгерметизация плевральной полости. Происходит по причинам:
- Наружные травмы – колотые, резаные, рваные, рубленые, огнестрельные. При них должна быть повреждена целостность грудной клетки. Также вследствие перелома ребер, повреждение висцеральных и париетальных листков, травм костей и легких. Ранения грудной клетки с развитием открытого пневмоторакса получают в ДТП, в криминальных ситуациях, в катастрофах производственного характера.
- Травмирование при проведении операций, среди которых диагностические. Возможно при :
- Проведении плевральной пункции (отбора воздуха и жидкости из плевральной полости через сделанное отверстие).
- Взятии биопсии (забора фрагментов ткани для исследования через грудную клетку).
- Торакоскопии (введении эндоскопа через разрез на грудной клетке).
- Проведении реанимационных мероприятий (массаж сердца и надавливанием в результате ломаются ребра).
- Установке катетера в районе ключицы (игла не сразу попадает в вену, выходит из нее и канюля открыта, то из-за разности давлений воздух затягивается в плевральную полость).
Пневмоторакс возникает нечасто и может быть из-за быстрого оказания медицинской помощи в плохих условиях, когда возможны ятрогенные ошибки.
Если строение тела пациента такое, что проведение стандартных манипуляций затрагивает плохо расположенные органы, также вероятность развития пневмоторакса при оперативном вмешательстве на грудной клетке.
- Истончение плевры в результате патологий при заболеваниях:
- Эндокринных нарушениях, слабость тканей, которые выстилают плевральную полость.
- Дисплазии врожденные, когда неправильное формирование органов и тканей.
- Туберкулез, разрушается ткань легкого и остальные участки.
- Пневмосклероз, когда часть ткани заменяется соединительной, нарушается ее целостность.
- Вредные привычки, например, курение.
Диагностика болезни
Диагностика без затруднений и осуществляется при первом осмотре пострадавшего. Состояние пациента средней тяжести или тяжелое. Если после травмы он сидит, то корпус наклонен вперед («поза кучера»), руки опираются, чтобы зафиксировать положение тела и сделать возможный вдох с усилием.
При осмотре отмечается бледность кожи и слизистых оболочек, учащенное дыхание, сердцебиение. В области раны отчетливо слышен свистящий звук воздуха.
При выслушивании в области поражения не прослушивается дыхание или оно слабое у корня легкого. При перкуссии над плевральной полостью отмечается коробочный звук (из-за присутствия воздуха), а над спавшим легким – глухой, «деревянный» (из-за отсутствия воздуха).
Методы диагностики проводятся, если позволяет состояние пациента. Выясняется наличие патологии и заболеваний, которые могли привести к открытому пневмотораксу, если жизни пациента ничего не угрожает.
К методам диагностики относят:
- Рентгенологическое исследование.
- Компьютерную томографию.
- Магниторезонансную томографию.
- Торакоскопия.
- Спирография.
- Анализ крови и мочи.
- Бактериологические исследования.
Осложнения
К осложнениям, которые приводят к смерти пациента, относят острую дыхательную и сердечно-сосудистую недостаточность. Также наблюдаются:
- спутанность сознания или его потеря;
- смещение средостения и его органов;
- инфицирование через открытую рану, которое приводит к развитию плеврита;
- эмпиема плевры.
Методы лечения
Лечение начинается с первой помощи при открытом пневмотораксе пострадавшему. Главное – прервать контакт через рану плевральной полости с окружающей средой. Наложение повязки при открытом пневмотораксе – первоочередная задача. Она окклюзионная, не пропускающая воздух.
Медиками используется клеенка или бумага для компрессов. Если помощь оказывается на месте, нет специальных материалов, то подойдет пакет или плотная ткань (одежда в несколько слоев).
Важно, чтобы материал не пропускал воздух, повязка при открытом пневмотораксе должна закрывать площадь больше, чем рана. Повязку крепко привязать и закрепить пластырем.
Помощь оказывают медики скорой помощи, которые проведут:
- Обезболивание.
- Реанимационные мероприятия.
- Поддержание работы сердца.
- Оксигенотерапию.
- Остановку кровотечения.
- Легочную пункцию.
Лечение открытого пневмоторакса осуществляется в торакальном или хирургическом отделении. Транспортируют больного в полусидящем положении. Хирурги проведут ревизию грудной клетки и ушьют рану. Обследование и лечение будет зависеть от причины возникновения, локализации и степени развития пневмоторакса.
Прогноз
Прогноз хуже, чем при закрытом пневмотораксе. При своевременном оказании грамотной помощи и быстрой доставке в лечебное учреждение и одностороннем поражении легкой или средней степени тяжести выздоровление наступает в большинстве случаев.
Поздняя диагностика, двусторонний пневмоторакс практически всегда заканчиваются летальным исходом.
Прогноз хуже у пациентов:
- Пожилого возраста.
- Детей.
- У тех, кто имеет сопутствующие заболевания, особенно дыхательной системы.
- При присоединении осложнений.
Профилактика
Сложно разработать меры профилактики, такое состояние как открытый пневмоторакс наступает в результате травмы, а от нее никто не застрахован. Можно порекомендовать:
- Следить за здоровьем, вовремя выявлять и лечить заболевания, чтобы не допустить осложнений, перехода их в хроническую форму.
- Выполнять медицинские манипуляции.
- Проходить профилактические осмотры.
- Отказ от вредных привычек.
Автор:
Федорова Людмила
Пульмонолог, иммунолог, терапевт
Пневмоторакс легких — что это такое? Симптомы, причины и лечение
Пневмоторакс – это избыточное накопление воздуха между плевральными листками, приводящее к кратковременному или длительному расстройству дыхательной функции легких и сердечно-сосудистой недостаточности.
Все случаи пневмоторакса можно отнести к одной из трех основных форм: ятрогенный (осложнение диагностических и лечебных манипуляций), травматический (имеется прямая связь с травматизацией костного аппарата грудной полости) или спонтанный пневмоторакс легкого (внезапное нарушение целостности висцерального плеврального листка).
В ситуации, когда полость плевры не имеет прямого сообщения с воздухом окружающей среды, объем воздуха, попавшего в момент травмы в одну или обе поевральные полости, остается на прежнем уровне, поэтому возникает закрытый пневмоторакс.
Открытый пневмоторакс развивается в случае, когда дефект между плевральной полостью и окружающей средой сохраняется, в результате чего воздух беспрепятственно как скапливается между листками плевры, так и удаляется из плевральной полости во время дыхательных движений.
Что это такое?
Пневмоторакс — скопление воздуха или газов в плевральной полости. Он может возникнуть спонтанно у людей без хронических заболеваний лёгких («первичный»), а также у лиц с заболеваниями лёгких («вторичный») и искусственный пневмоторакс (введение воздуха в плевральную полость, приводящее к коллапсу поражённого лёгкого). Многие пневмотораксы возникают после травмы грудной клетки или как осложнение лечения.
Симптомы пневмоторакса определяются размером и скоростью поступления воздуха в плевральную полость; к ним относятся в большинстве случаев боль в груди и затруднённое дыхание. Диагноз в некоторых случаях может быть поставлен при физикальном обследовании, но иногда необходима рентгенография грудной клетки или компьютерная томография (КТ). В некоторых ситуациях пневмоторакс приводит к тяжёлой нехватке кислорода и снижению кровяного давления, прогрессируя при отсутствии лечения в остановку сердца; такое состояние называют напряжённый пневмоторакс.
Небольшой спонтанный пневмоторакс обычно разрешается самостоятельно, и лечение не требуется, особенно в случаях без сопутствующих заболеваний лёгких. При крупном пневмотораксе или при возникновении тяжёлых симптомов воздух может быть откачан с помощью шприца или наложением одностороннего дренажа Бюлау, вводимого для удаления воздуха из плевральной полости. Иногда необходимы хирургические меры, особенно если дренажная трубка неэффективна или возникают повторные эпизоды пневмоторакса. Если существует риск повторных эпизодов пневмоторакса, могут быть использованы различные методы лечения, например применение плевродеза (прилипание лёгких к грудной стенке).
Классификация
Существуют различные виды пневмоторакса, которые разделены классификацией исходя из причин их появления, локализации и масштабности поражения. В зависимости от того, насколько пострадала легочная ткань и плевра, пульмонолог назначает план лечения и озвучивает прогноз.
В зависимости от масштаба поражения легочной ткани бывает:
- Тотальный пневмоторакс (полный). Характеризуется полным пожатием легкого из-за выброса большого количества газа в плевральную полость.
- Ограниченный пневмоторакс (частичный). Опадание органа дыхания неполное.
Если поражение находится на левой стороне, диагностируется левосторонний пневмоторакс, на правом легком — правосторонний пневмоторакс. Также существует двусторонний вид заболевания, который развивается из-за тотального поджатия двух легких одновременно и чреват стремительный гибелью пострадавшего.
Также заболевание подразделяется по причинам возникновения:
- Травматический пневмоторакс. Такой вариант возможен при повреждении грудной клетки. Развивается в результате проникающего ранения (например, ножевого), а также вследствие травмы легочной ткани осколком ребра при открытом или закрытом переломе.
- Спонтанный. Возникает из-за стремительного разрыва легочной ткани на фоне хронического заболевания или предрасполагающих факторов. Так, причиной первичного (идиопатического) пневмоторакса может становиться врожденная недостаточность плевральной ткани, сильный смех или резкий кашель, стремительное погружение на глубину, а также полет на самолете. Вторичный развивается из-за тяжелых болезней легких.
- Искусственный. Создается намеренно под наблюдением грамотного специалиста для лечения некоторых болезней органов дыхания.
По сообщению с воздухом из окружающей среды:
- Закрытый. Происходит разовое попадание небольшого количества воздуха в полость плевры, после чего его объем больше не меняется.
- Открытый. Наблюдается визуальный дефект грудины, через которую при каждом вдохе происходит попадание воздуха в полость, а при выдохе – его выход. Процесс может сопровождаться слышимым хлюпаньем и бульканьем.
- Клапанный. Имеет самые тяжелые последствия. Во время напряженного пневмоторакса при каждом вдохе происходит попадание воздуха в окололегочное пространство, однако выхода его наружу не наблюдается.
Каждое из состояний, вне зависимости от степени тяжести, требует тщательного осмотра врачом и проведения грамотного лечения. Это поможет максимально снизить риски возникновения рецидивов, а в некоторых случаях спасти жизнь пострадавшему.
Причины развития
В легком нет мышечной ткани, поэтому оно не может само себя расправлять, чтобы обеспечивать дыхание. Механизм вдоха следующий. В нормальном состоянии давление внутри плевральной полости отрицательное – меньше атмосферного. При движении грудной стенки грудная стенка расширяется, благодаря отрицательному давлению в плевральной полости ткани легкого «подхватываются» тягой внутри грудной клетки, легкое расправляется. Далее грудная стенка движется в обратном направлении, легкое под действием отрицательного давления в плевральной полости возвращается к исходному положению. Так у человека осуществляется акт дыхания.
Если в плевральную полость попадает воздух, то давление внутри нее растет, нарушается механика расправления легкого – полноценный акт дыхания невозможен.
Воздух может попасть в плевральную полость двумя путями:
- при повреждениях грудной стенки с нарушением целостности плевральных листков;
- при повреждениях органов средостения и легких.
Три основных составляющих пневмоторакса, которые создают проблемы, это:
- легкое не может расправиться;
- воздух постоянно подсасывается в плевральную полость;
- пораженное легкое отекает.
Невозможность расправления легкого связана с повторным поступлением воздуха в плевральную полость, закупоркой бронха на фоне ранее отмеченных заболеваний, а также в том случае, если плевральный дренаж был установлен неправильно, из-за чего он работает неэффективно.
Подсасывание воздуха в плевральную полость может проходить не только через образовавшийся дефект, но и через отверстие в грудной стенке, выполненное для установки дренажа.
Отек легкого может возникнуть как результат растяжения легочной ткани после врачебных действий, направленных на то, чтоб быстро возобновить отрицательное давление в плевральной полости.
Симптомы и первые признаки
Выраженность симптомов пневмоторакса зависит от причины заболевания и степени сдавления легкого.
Пациент с открытым пневмотораксом принимает вынужденное положение, лежа на поврежденной стороне и плотно зажимая рану. Воздух засасывается в рану с шумом, из раны выделяется пенистая кровь с примесью воздуха, экскурсия грудной клетки асимметрична (пораженная сторона отстает при дыхании).
Развитие спонтанного пневмоторакса обычно острое: после приступа кашля, физического усилия либо без всяких видимых причин. При типичном начале пневмоторакса появляется пронзительная колющая боль на стороне пораженного легкого, иррадиирующая в руку, шею, за грудину. Боль усиливается при кашле, дыхании, малейшем движении. Нередко боль вызывает у пациента панический страх смерти. Болевой синдром при пневмотораксе сопровождается одышкой, степень выраженности которой зависит от объема спадения легкого (от учащенного дыхания до выраженной дыхательной недостаточности). Появляется бледность или цианоз лица, иногда – сухой кашель.
Спустя несколько часов интенсивность боли и одышки ослабевают: боль беспокоит в момент глубокого вдоха, одышка проявляется при физическом усилии. Возможно развитие подкожной или медиастинальной эмфиземы – выход воздуха в подкожную клетчатку лица, шеи, грудной клетки или средостения, сопровождающийся вздутием и характерным хрустом при пальпации. Аускультативно на стороне пневмоторакса дыхание ослаблено или не выслушивается.
Примерно в четверти случаев спонтанный пневмоторакс имеет атипичное начало и развиваться исподволь. Боль и одышка незначительные, по мере адаптации пациента к новым условиям дыхания становятся практически незаметными. Атипичная форма течения характерна для ограниченного пневмоторакса, при незначительном количестве воздуха в полости плевры.
Отчетливо клинические признаки пневмоторакса определяются при спадении легкого более, чем на 30-40% . Спустя 4-6 часов после развития спонтанного пневмоторакса присоединяется воспалительная реакция со стороны плевры. Через несколько суток плевральные листки утолщаются за счет фибриновых наложений и отека, что приводит впоследствии к формированию плевральные сращений, затрудняющих расправление легочной ткани.
Пневмоторакс – первая помощь во время приступа
Пневмоторакс — крайне тяжелый патологический процесс дыхательной системы, который может привести к необратимым процессам в организме и летальному исходу. Оказание первой помощи при приступе заболевания должно быть безотлагательным. Когда у пациента развивается резкий рецидив или острый приступ пневмоторакса, без врачебной помощи не обойтись, скорую помощь нужно вызывать сразу.
Как можно помочь пациенту? Если пневмоторакс вызван проникающим ранением грудной клетки, нужно закрыть рану, чтобы предупредить выход воздуха и крови из нее. Для этого используются тряпки или бинты с ватой. Чтобы воздух перестал выходить через рану, можно использовать пленку, которой закрывается отверстие. По возможности предметы, которые будут использоваться для перекрытия раны, нужно максимально дезинфицировать. Пленка должна перекрыть раневое отверстие герметично, в противном случае в такой повязке не будет никакого смысла.
Если произошел клапанный пневмоторакс, необходимо дать доступ кислороду путем легочной пункции. Но сделать это правильно, без ущерба здоровью может только человек с медицинским образованием или навыками проведения данной манипуляции. Пункция позволяет расправить легкое, предупредить сращение средостения и смещение внутренних органов.
Осложнения
Осложнения пневмоторакса – частое явление и встречается у половины заболевших:
- Плеврит — это частое последствие пневмоторакса легкого. Он нередко сопровождается образованием спаек, что мешает нормальному расправлению легкого.
- Средостение наполняется воздухом, что приводит к спазму сердечных сосудов.
- Воздух поступает в подкожную клетчатку, так называемая подкожная эмфизема.
- Кровотечение в плевральной области.
- При длительном течении болезни, пораженное легкое начинает обрастать соединительной тканью. Оно съеживается, теряет эластичность, не в состоянии расправиться и после удаления воздушных масс из плевральной области. Это ведет к дыхательной недостаточности.
- Отек легкого.
- При обширной зоне поражения легочных тканей возможен смертельный исход.
Диагностика
Диагностика пневмоторакса основывается на данных, полученных при осмотре и обследовании больного. Перкуторно обнаруживается коробочный или тимпанический звук, распространяющийся до нижних ребер, смещение или расширение границ сердечной тупости. Пальпаторно определяется ослабление или отсутствие голосового дрожания. Дыхание ослаблено или не прослушивается.
Рентгенологическое исследование позволяет обнаружить зону просветления и смещение органов средостения, легочной рисунок отсутствует. Более детальное изображение можно получить с помощью компьютерной томографии. Дополнительными диагностическими методами являются: плевральная пункция с манометрией, видеоторакоскопия, исследование газового состава крови, электрокардиография.
При гемопневмотораксе и пиопневмотораксе проводят диагностическую пункцию для определения клеточного состава и наличия болезнетворных микробов.
Лечение пневмоторакса
Пневмоторакс – состояние, требующее неотложной помощи, которую окажут в стационаре. Лечат пневмоторакс хирурги и пульмонологи. Открытый пневмоторакс требует герметичной повязки, клапанный – срочной пункции с удалением воздуха и дальнейшей операции по устранению всасывающего клапана.
В дальнейшем лечение в стационаре будет зависеть от причин пневмоторакса – это удаление воздуха, восстановление нормального давления внутри плевры, и ушивание ран, удаление отломков ребер, операции на легком и т.д.
С целью пресечения развития пневмоторакса повторно, проводят процедуру плевродеза – создания искусственных спаек в плевре с расправленным полностью легким.
Хирургическое вмешательство
При проникающем ранении в грудную полость (допустим, в условиях военных действий), после чего развивается пневмоторакс и происходит односторонняя утечка воздуха, появляется необходимость доврачебного вмешательства. Для этого были разработаны декомпрессионные иглы, которые при правильных манипуляциях производят откачивание поступающего в полость плевры воздуха, за счет чего давление может стабилизироваться. Так же разработаны специальные окклюзионные повязки (пленки), на клеящейся основе, которые приклеиваются даже к мокрой коже, создавая герметичное перекрытие в месте ранения и не позволяя давлению в грудной клетке сравняться с атмосферным.
Пневмоторакс в любом его проявлении требует хирургического вмешательства. К ним относятся такие виды процедур:
- Закрытый тип — при помощи пункции откачивают воздух из плевральной полости.
- Открытый тип — проводят торакоскопию или торакотомию с проверкой легочной ткани и плевры. Ушивают дефект, тем самым останавливают поступление воздуха в плевральную полость. Далее повторяют мероприятие как при закрытом типе.
- Клапанный пневмоторакс — проводят пункцию с помощью толстой иглы. После этого лечат хирургическим способом.
- Рецидивирующий пневмоторакс — удаляют его причины хирургическим путем. Зачастую проводят не обычную плевральную пункцию, а устанавливают дренажную трубку для откачивания воздуха.
Прогноз и профилактика
Обычно несложные проявления болезни не имеют неблагоприятных последствий для организма человека. Прогноз определяется степенью и размерами поражения органов дыхания. Чем быстрее будет оказана помощь, тем меньше вероятности усугубления состояния.
До 40% людей могут испытать рецидив. Обычно повторение происходит в период полугода после первого приступа.
Процентность смерти:
- ВИЧ-инфицированные — не более 25%.
- У людей с врожденным кистозным фиброзом, при развитии одностороннего пневмоторакса 5%. Двусторонний дает 25%.
- У людей с хронической обструктивной болезнью лёгких в среднем 5%.
Специальных медицинских мер по предупреждению возникновения пневмоторакса нет. Чтобы снизить риск развития тяжелой патологии, важно всегда своевременно обращаться за медицинской помощью при развитии заболеваний внутренних органов дыхательной системы. В особенности касается это бронхитов, астмы, воспаления легких.
Пациентам, которые перенесли пневмоторакс, необходимо внимательно относиться к своему здоровью. Исключаются тяжелые физические нагрузки. Раз в год необходимо проходить полное медицинское обследование, особое внимание уделяется рентгену грудной клетки и анализам крови и мокроты на туберкулез. При часто повторяющихся рецидивах единственным методом лечения пневмоторакса является проведение операции — торакоскопии.
Пневмоторакс (коллапс легкого): типы, симптомы и риски
Что такое пневмоторакс?
«Пневмоторакс» — медицинский термин, обозначающий спавшееся легкое. Пневмоторакс возникает, когда воздух попадает в пространство вокруг легких (плевральное пространство). Воздух может попасть в плевральную полость при открытой травме грудной стенки, разрыве или разрыве легочной ткани, нарушая давление, которое держит ваши легкие раздутыми.
Причины разрыва или травмы грудной клетки или стенок легких могут включать заболевание легких, травму в результате занятия спортом или несчастным случаем, вспомогательное дыхание с помощью вентилятора или даже изменения давления воздуха, которые вы испытываете при подводном плавании с аквалангом или альпинизме.Иногда причина пневмоторакса неизвестна.
Изменение давления, вызванное отверстием в грудной клетке или стенке легкого, может вызвать коллапс легкого и давление на сердце.
Состояние варьируется по степени серьезности. Если в плевральной полости остается лишь небольшое количество воздуха, как это может иметь место при спонтанном пневмотораксе, он может зажить самостоятельно, если не было дополнительных осложнений.
Более серьезные случаи, связанные с повышенным объемом воздуха, могут стать фатальными, если их не лечить.
Двумя основными типами пневмоторакса являются травматический пневмоторакс и нетравматический пневмоторакс. Любой из этих типов может привести к напряженному пневмотораксу, если в воздухе, окружающем легкие, повышается давление. Напряженный пневмоторакс часто встречается при травмах и требует неотложной медицинской помощи.
Травматический пневмоторакс
Травматический пневмоторакс возникает после травмы грудной клетки или стенки легкого определенного типа. Это может быть легкая или значительная травма. Травма может повредить структуры грудной клетки и вызвать утечку воздуха в плевральную полость.
Примеры травм, которые могут вызвать травматический пневмоторакс, включают:
- травма грудной клетки в результате автомобильной аварии
- сломанные ребра
- сильное попадание в грудь при контактном виде спорта, например, от футбольного снаряжения
- колото-резаная рана или пулевое ранение грудной клетки
- медицинские процедуры, которые могут повредить легкие, такие как размещение центральной линии, использование вентилятора, биопсия легких или сердечно-легочная реанимация
Изменения давления воздуха в результате подводного плавания или альпинизма также могут вызвать травматический пневмоторакс.Изменение высоты может привести к образованию воздушных пузырей на легких, а затем их разрыву, что приведет к коллапсу легкого.
Быстрое лечение пневмоторакса из-за значительной травмы грудной клетки имеет решающее значение. Симптомы часто бывают серьезными и могут способствовать потенциально смертельным осложнениям, таким как остановка сердца, дыхательная недостаточность, шок и смерть.
Нетравматический пневмоторакс
Этот вид пневмоторакса не возникает после травмы. Напротив, это происходит спонтанно, поэтому его также называют спонтанным пневмотораксом.
Существует два основных типа спонтанного пневмоторакса: первичный и вторичный. Первичный спонтанный пневмоторакс (ПСП) возникает у людей, у которых нет известных заболеваний легких, часто поражая молодых мужчин, высоких и худых. Вторичный спонтанный пневмоторакс (SSP) обычно возникает у пожилых людей с известными проблемами с легкими.
Некоторые состояния, повышающие риск SSP, включают:
Спонтанный гемопневмоторакс (SHP) — это редкий подтип спонтанного пневмоторакса. Это происходит, когда и кровь, и воздух заполняют плевральную полость без недавних травм или заболеваний легких в анамнезе.
Симптомы травматического пневмоторакса часто появляются во время травмы или травмы грудной клетки или вскоре после нее. Симптомы спонтанного пневмоторакса обычно возникают в состоянии покоя. Внезапный приступ боли в груди часто является первым симптомом.
Другие симптомы могут включать:
- постоянную боль в груди
- одышку или одышку
- , прорывающуюся холодным потом
- стеснение в груди
- посинение или цианоз
- сильная тахикардия, или учащенное сердцебиение
Факторы риска травматического и спонтанного пневмоторакса различны.
Факторы риска травматического пневмоторакса включают:
- занятия жесткими контактными видами спорта, такими как футбол или хоккей,
- выполнение трюков, которые могут вызвать повреждение грудной клетки
- , имеющий историю жестоких боев
- , недавнюю автомобильную аварию или падение с высоты
- недавняя медицинская процедура или постоянная вспомогательная респираторная помощь
Люди с наибольшим риском для PSP — это те, кто:
- молодые
- худые
- мужчины
- в возрасте от 10 до 30 лет
- страдают от врожденных заболеваний, таких как синдром Марфана
- курильщиков
- подвержены воздействию экологических или профессиональных факторов, таких как силикоз
- подвержены изменениям атмосферного давления и суровым погодным изменениям
Основным фактором риска SSP является ранее диагностированный заболевание легких.Чаще встречается у людей старше 40 лет.
Диагноз ставится на основании наличия воздуха в пространстве вокруг легких. Стетоскоп может уловить изменения в звуках легких, но обнаружить небольшой пневмоторакс может быть сложно. Некоторые визуализирующие тесты трудно интерпретировать из-за расположения воздуха между грудной стенкой и легкими.
Визуализирующие тесты, обычно используемые для диагностики пневмоторакса, включают:
- рентгенограмму грудной клетки в вертикальном положении в задне-переднем отделе
- компьютерную томографию
- ультразвуковое исследование грудной клетки
Лечение будет зависеть от тяжести вашего состояния.Это также будет зависеть от того, испытывали ли вы раньше пневмоторакс и какие симптомы вы испытываете. Доступны как хирургические, так и нехирургические методы лечения.
Варианты лечения могут включать тщательное наблюдение в сочетании с установкой дренажных трубок или более инвазивные хирургические процедуры для разрешения и предотвращения дальнейшего коллапса легкого. Может быть введен кислород.
Наблюдение
Наблюдение или «бдительное ожидание» обычно рекомендуется для тех, у кого небольшая PSP и у кого нет одышки.В этом случае врач будет регулярно наблюдать за вашим состоянием, поскольку воздух впитывается из плевральной полости. Будут часто делать рентгеновские снимки, чтобы проверить, полностью ли расширилось ваше легкое. Ваш врач, вероятно, посоветует вам избегать авиаперелетов до тех пор, пока пневмоторакс полностью не исчезнет.
Не было доказано, что обычная физическая активность ухудшает или замедляет заживление пневмоторакса. Однако часто советуют отложить интенсивную физическую активность или занятия спортом с высокой степенью контакта до тех пор, пока легкое полностью не заживет и пневмоторакс не исчезнет.
Пневмоторакс может вызывать снижение уровня кислорода у некоторых людей. Это состояние называется гипоксемией. Если это так, ваш врач назначит кислородную добавку вместе с ограничениями активности.
Удаление лишнего воздуха
Аспирация иглой и введение плевральной дренажной трубки — это две процедуры, предназначенные для удаления избыточного воздуха из плевральной полости грудной клетки. Это можно делать у постели больного, не требуя общей анестезии.
Аспирация иглой может быть менее неудобной, чем установка плевральной дренажной трубки, но также более вероятно, что ее придется повторить.
Для введения дренажной трубки ваш врач вставит полую трубку между ребрами. Это позволяет воздуху стекать, а легкие снова надуваются. Пневматическая трубка может оставаться на месте в течение нескольких дней, если существует большой пневмоторакс.
Плевродез
Плевродез — это более инвазивная форма лечения пневмоторакса. Эта процедура обычно рекомендуется для людей, у которых были неоднократные эпизоды пневмоторакса.
Во время плевродеза врач раздражает плевральную полость, чтобы воздух и жидкость больше не скапливались.Термин «плевра» относится к мембране, окружающей каждое легкое. Плевродез проводится для того, чтобы мембраны легких прилипали к грудной полости. Как только плевра прилегает к грудной стенке, плевральная полость больше не расширяется, и это предотвращает формирование пневмоторакса в будущем.
Механический плевродез проводится вручную. Во время операции хирург чистит плевру, чтобы вызвать воспаление. Химический плевродез — еще одна форма лечения. Ваш врач введет химические раздражители в плевру через дренажную трубку.Раздражение и воспаление вызывают слипание плевры легких и слизистой оболочки грудной клетки.
Хирургия
В определенных ситуациях требуется хирургическое лечение пневмоторакса. Вам может потребоваться операция, если у вас был повторный спонтанный пневмоторакс. Большое количество воздуха, попавшее в грудную полость, или другие заболевания легких также могут потребовать хирургического вмешательства.
Есть несколько видов хирургии пневмоторакса. Один из вариантов — торакотомия. Во время этой операции ваш хирург сделает разрез в плевральной полости, чтобы помочь ему увидеть проблему.После того, как ваш хирург выполнит торакотомию, он решит, что нужно сделать, чтобы помочь вам выздороветь.
Другой вариант — торакоскопия, также известная как торакоскопическая хирургия с использованием видео (VATS). Ваш хирург вставляет крошечную камеру через стенку грудной клетки, чтобы помочь им заглянуть внутрь вашей груди. Торакоскопия может помочь вашему хирургу определиться с лечением вашего пневмоторакса. Возможные варианты включают зашивание волдырей, закрытие утечек воздуха или удаление спавшейся части легкого, что называется лобэктомией.
Ваш долгосрочный прогноз зависит от размера пневмоторакса, а также от причины и необходимого лечения. Как правило, небольшой пневмоторакс, не вызывающий серьезных симптомов, может разрешиться при наблюдении или минимальном лечении. Если пневмоторакс большой, возникает в результате травмы, поражает оба легких или является следствием основного заболевания легких, лечение и восстановление могут быть более сложными. Пневмоторакс, который продолжает рецидивировать, лечить еще сложнее.
Наличие одного пневмоторакса увеличивает шансы на секунду.Если симптомы повторятся, как можно скорее обратитесь за медицинской помощью. Во многих случаях менее чем у 5 процентов людей, перенесших операцию в сочетании с плевродезом для восстановления пневмоторакса, пневмоторакс развивается снова.
Прокол легкого: симптомы, лечение и восстановление
Обзор
Прокол легкого возникает, когда воздух собирается в пространстве между двумя слоями ткани, выстилающей легкое. Это вызывает давление на легкие и предотвращает их расширение.Медицинский термин известен как пневмоторакс. Существует несколько разновидностей этой проблемы, каждая из которых называется проколом или коллапсом легкого.
Проколотое легкое можно классифицировать по-разному в зависимости от его причины:
Травматический пневмоторакс: Это происходит, когда произошла прямая травма грудной клетки, например, сломанное ребро или травма от ножевого или огнестрельного оружия. При некоторых медицинских процедурах происходит преднамеренное коллапсирование легкого, что также относится к этой категории.
Первичный спонтанный пневмоторакс: Это когда прокол легкого происходит без какой-либо точной причины. Обычно это случается при разрыве небольшого воздушного мешка снаружи легкого. Это приводит к попаданию воздуха в полость вокруг легкого.
Вторичный спонтанный пневмоторакс: Это происходит, когда прокол легкого вызван ранее существовавшим заболеванием легких, таким как рак легких, астма или хроническая обструктивная болезнь легких (ХОБЛ).
Важно как можно скорее распознать прокол легкого, чтобы получить своевременное лечение и избежать опасной для жизни ситуации.Если вы испытываете любую форму травмы грудной клетки, обратите внимание на следующие симптомы:
- Боль в груди, усиливающаяся после кашля или глубокого вдоха
- одышка
- ненормальное дыхание
- стеснение в груди
- быстрое частота сердечных сокращений
- бледная или синяя кожа из-за недостатка кислорода
- усталость
Если у вас проколото легкое, вы можете почувствовать болезненность в груди. Обычно коллапс происходит только с одной стороны, и именно здесь возникает боль.У вас также будет затрудненное дыхание.
Лечение прокола легкого зависит от серьезности травмы и степени повреждения легкого.
Небольшой пневмоторакс может вылечиться самостоятельно. В этом случае для полного восстановления вам может потребоваться только кислород и отдых. Врач также может выпустить дополнительный воздух вокруг легкого, высасывая его через иглу, что позволяет легкому полностью расшириться.
При большом пневмотораксе грудная трубка вводится через ребра в область, окружающую легкие, чтобы облегчить дренаж воздуха.Пневматическую трубку можно оставить на месте как для отвода воздуха, так и для помощи в надувании легких. В тяжелых случаях может потребоваться оставить дренажную трубку на несколько дней, прежде чем грудная клетка начнет расширяться.
Людям, перенесшим повторный пневмоторакс, может потребоваться хирургическое вмешательство. Большая колотая рана также потребует хирургического вмешательства, поскольку легочная ткань не сможет немедленно закрыть и восстановить себя. Хирурги, скорее всего, постараются исправить травму, введя трубки, помещенные в горло, в дыхательные пути бронхов.Хирурги также могут сделать надрез на коже. Кроме того, хирурги могут установить трубку для удаления лишнего воздуха, и им, возможно, придется отсосать любые клетки крови или другие жидкости из плевральной полости. Подход зависит от травмы.
Обычно полное выздоровление после прокола легкого занимает от 6 до 8 недель. Однако время восстановления будет зависеть от степени травмы и от того, какие действия потребовались для ее лечения.
Есть несколько рекомендаций по послеоперационному уходу, которым вы можете следовать, чтобы выздороветь и предотвратить осложнения:
- Принимайте любые лекарства в соответствии с предписаниями врача.
- Оставайтесь активными, достаточно отдыхая.
- Сон в приподнятом положении первые несколько дней.
- Избегайте ненужного давления на грудную клетку.
- Носите свободную одежду.
- Избегайте курения.
- Избегайте резких изменений давления воздуха.
- Не садитесь за руль, пока полностью не выздоровеете.
- Следите за признаками рецидива.
- Попробуйте дыхательные упражнения, которые вам даст врач.
- Приходите на все контрольные встречи.
Самое частое осложнение проколотого легкого переживает еще одно в будущем. Другие осложнения включают шок. Это может произойти, если есть серьезные травмы или инфекция, сильное воспаление или жидкость в легких. Напряженный пневмоторакс, который может привести к остановке сердца, — еще одно возможное осложнение.
Прокол легкого обычно не вызывает никаких осложнений для здоровья в будущем, если его быстро вылечить. Однако, если коллапс был вызван травмой легкого, состояние может возникнуть снова.Если вы курите, у вас также больше шансов получить новый прокол легкого.
Важно немедленно позвонить своему врачу, если вы думаете, что у вас новый коллапс легкого. Отсрочка лечения может привести к осложнениям или более длительному периоду восстановления.
Типы, причины, симптомы и лечение
Пневмоторакс — это патологическое заболевание, характеризующееся скоплением воздуха в плевральной полости или плевральной полости.
Накопление воздуха (пневмоторакс) снижает способность легких расширять его, вызывая затруднение дыхания, а также скопление воздуха в плевральной полости может привести к увеличению напряжения в пространстве.
Сама плевральная оболочка представляет собой двухслойную слизистую оболочку, которая окружает (окружает) легкие. Далее он подразделяется на две части: висцеральную и теменную.
Висцеральная часть — это часть плевры, которая окружает легкие (выстилает грудную стенку), а теменная часть является продолжением висцеральной части, которая окружает грудную стенку (выстилает внешнюю поверхность легких).
Плевральная полость находится между легкими и грудной стенкой или грудной стенкой.Итак, плевральная полость или плевральная полость можно назвать пространством между париетальной плеврой (выстилающей грудную стенку) и висцеральной плеврой (выстилающей внешнюю поверхность легких).
Скопление воздуха (пневмоторакс) снижает способность легких расширяться, вызывая «затруднение дыхания». Также скопление воздуха в плевральной полости может привести к увеличению напряжения в пространстве.
У здорового взрослого человека давление в плевральной полости (внутриплевральное давление) всегда отрицательное.Этот негатив — это то, что держит легкие наполненными и способствует дыханию.
Однако при пневмотораксе давление становится положительным, что может вызвать ателектаз (коллапс легких), а это может привести к одышке (одышке).
Внутриплевральное давление создается жидкостью, которая отсутствует в плевральной полости или плевральном пространстве. Это помогает смазать висцеральную и теменную часть плевры.
Пневмоторакс также может привести к постепенной или прогрессирующей нехватке кислорода и низкому кровяному давлению.Если прогрессирующую нехватку кислорода и низкое кровяное давление не устранить как можно скорее или почти сразу, это может быть очень плодородным.
Типы пневмоторакса
Пневмоторакс подразделяется на два типа;
- Спонтанный пневмоторакс
- Несамопроизвольный (травматический) пневмоторакс
Спонтанный пневмоторакс
Это называется спонтанным пневмотораксом, потому что он не возникает после травмы. Далее он подразделяется на две части в зависимости от того, есть ли основная проблема в легких.
- Первичный спонтанный пневмоторакс: Это происходит без основного заболевания легких, и его также можно назвать идиопатической причиной пневмоторакса (причина неизвестна). Этот тип спонтанного пневмоторакса может возникнуть у здорового взрослого человека. Тем не менее, некоторые факторы риска могут включать: курение, семейный анамнез, тип телосложения (худощавый или высокий) и т. Д.
- Вторичный спонтанный пневмоторакс: Это происходит при основном заболевании легких. В любом случае, пожилые люди подвержены более высокому риску развития этого типа пневмоторакса, чем молодые люди, из-за основной проблемы в легких.Некоторые основные заболевания легких включают:
- Хроническая обструктивная болезнь легких (ХОБЛ), которая может составлять примерно 70% пневмоторакса.
- Инфекция легких, которая может возникнуть при туберкулезе.
- Рак легких
- Хроническая обструкция дыхательных путей, проявляющаяся при тяжелой астме и кистозном фиброзе
- Заболевание соединительной ткани, такое как ревматоидный артрит (РА).
- Интерстициальное заболевание легких на примере идиопатического легочного фиброза.
Несамопроизвольный (травматический) пневмоторакс
Имеется после травмы. Травмы, такие как ДТП (дорожно-транспортное происшествие), колото-резаная травма, или могут возникнуть после хирургических процедур, таких как биопсия легких, установка центральной линии, плохо заполненные грудные трубки и т. Д. Травматический пневмоторакс подразделяется на следующие категории;
- Открытый пневмоторакс: Характеризуется или развивается после травмы, при которой развивается открытое общение. Открытое сообщение находится между плевральной полостью и внешней частью тела.Воздух попадает в плевральную полость при вдохе (вдохе), а также выходит на выдохе (выдохе) в процессе дыхания (вдох и выдох).
Это может вызвать коллапс легких (ателектаз), а также может привести к гипоксии (снижение концентрации кислорода), гиперкапнии (высокой концентрации углекислого газа в крови), одышке (одышке) и асфиксии (потере сознание из-за прерывания дыхания).
- Закрытый пневмоторакс: Возникает при легкой травме.При легкой травме в плевральную полость попадает воздух, после чего плевральное отверстие герметизируется и закрывается. Это состояние не вызывает гипоксии (низкая концентрация кислорода). Воздух из плевральной полости всасывается медленно.
- Напряженный пневмоторакс: Напряженный пневмоторакс встречается как при спонтанном, так и при травматическом пневмотораксе. Но это более вероятно при травматическом пневмотораксе, потому что это опасное для жизни состояние.
Это травма грудной стенки, в результате чего в груди образовалась дыра.Отверстие иногда покрывается легкой или тонкой тканью, которая может вести себя как хлопающий клапан.
Он называется откидным клапаном, потому что он позволяет воздуху входить в плевральную полость или плевральное пространство во время вдоха, но предотвращает выход воздуха во время выдоха в силу своей природы.
Из-за этого события (попадание воздуха в плевральную полость или плевральную полость и отсутствие выхода воздуха во время выдоха) давление, которое существует в плевральной полости (внутриплевральное давление), обычно увеличивается.
Это очень благоприятное состояние, поскольку оно может вызвать полный коллапс легких.
Причины пневмоторакса
Пневмоторакс (воздух в плевральной полости) может быть результатом повреждения грудной стенки, грудной клетки или легких. Эти повреждения или травмы могут быть в результате несчастного случая, пулевого или ножевого ранения, как упоминается в травматическом пневмотораксе.
Однако перечисленные выше виды пневмоторакса являются основными причинами. Следовательно, причины следующие:
- Травма: Это серьезная травма, возникшая в результате ДТП (дорожно-транспортного происшествия), травма груди в результате колотого удара, прокола, ран, тупой травмы груди, огнестрельных ран и т.
- Легкое Инфекция: Инфекция легких может вызвать туберкулез, пневмонию, абсцесс легкого и т. Д.
- Месячные в связи с менструацией у девочек (эндометриоз грудной клетки).
- Ятрогенный: Это происходит в результате следующих хирургических процедур, таких как биопсия легкого, установка центральной линии, а также операция на груди (торакотомия).
- Идиопатическая причина пневмоторакса неизвестна, но она тесно связана с первичным спонтанным пневмотораксом.
- ВСС (серповидноклеточная анемия) также может вызывать пневмоторакс, потому что у пациента есть что-то похожее на первичный спонтанный пневмоторакс.Это связано с тем, что некоторый воздушный мешок под плеврой (субплевральные пузырьки) может разорваться. То есть прорваться в плевральную полость и вызвать первичную самопроизвольную.
Другие причины могут включать;
- Корь
- Вдыхание инородного тела
- Эмфизема (разрушение упругой отдачи легких и потеря альвеолярной стенки).
Симптомы пневмоторакса
Пневмоторакс имеет некоторые симптомы, которые заставят врача помочь определить, что действительно не так.К ним относятся:
- Затрудненное дыхание и одышка: Это самый распространенный симптом пневмоторакса.
- Боль в груди: Большинство пациентов, которые обращаются в больницу, всегда жалуются на грудь. Через некоторое время пациент может начать чувствовать стеснение в груди или устойчивую боль в области груди.
- Цианоз: Это голубоватое изменение цвета кожи и склеры из-за низкого содержания кислорода в крови.
- Напряженный пневмоторакс может быть симптомом, потому что при низком артериальном давлении учащается его пульс.Это может привести к потере сознания пациента.
- Кашель: Это также может быть признаком пневмоторакса.
Лечение пневмоторакса
Лечение может быть консервативным, если:
Вы проводите физиотерапию грудной клетки и стимулирующую спирометрию, при необходимости обеспечивая кислородную поддержку и устраняя причину, как при вторичном спонтанном пневмотораксе. Это помогает поглощению лишнего воздуха и разрешению.
И лучше всего, когда скопления воздуха мало и пневмоторакс не находится в напряжении (это означает, что воздух не имеет выхода, попадает в плевральную полость, но не может выйти).
- Операция: При напряженном пневмотораксе или массивном пневмотораксе (большое количество воздуха в плевральной полости) необходимо хирургическое вмешательство.
- Аспирация иглы: В экстренных случаях игла сначала вводится в грудную клетку (2-е межреберье, пространство между вторым и третьим ребрами, прослеживая его до середины ключицы). Это помогает выпустить немного воздуха.
Затем вставляется трубка для грудной клетки и подсоединяется к бутылке, называемой подводным затвором, чтобы помочь удалить оставшийся воздух.Эта процедура называется закрытым дренированием торакотомической трубки.
Заключение
В конечном итоге пневмоторакс может излечить себя только в том случае, если небольшое количество воздуха задерживается в плевральной полости или плевральной полости. А также, если у пациента нет основного заболевания легких.
При вторичном спонтанном пневмотораксе следует немедленно приступить к лечению из-за основного заболевания легких. К напряженному пневмотораксу также следует относиться серьезно, поскольку это опасное для жизни состояние.
Если не лечить немедленно, это может вызвать ателектаз (коллапс легких), который может привести к смерти. Ознакомьтесь с нашим постом о гемотораксе.
Результаты повторных видеосъемочных торакальных операций по поводу рецидивирующего пневмоторакса после первичного спонтанного пневмоторакса.
Отделение торакальной и сердечно-сосудистой хирургии, Католический университет Кореи, больница Святого Винсента, Сувон, Корея.
Цели : Это исследование было направлено на выявление причин рецидивирующего пневмоторакса и оценку результатов повторных видеоассистированных торакальных операций (VATS) при рецидивирующем пневмотораксе после клиновидной резекции VATS при первичном спонтанном пневмотораксе (PSP).
Методы : Ретроспективный обзор был проведен на 188 пациентах с рецидивирующим PSP из популяции 1414 пациентов, которым была выполнена клиновидная резекция VATS для PSP. Повторные операции выполнялись, когда утечка воздуха сохранялась более 3 дней после закрытой торакостомии, когда наблюдались видимые пузыри размером более 1 см на компьютерной томографии высокого разрешения (HRCT) и когда рецидив имел место после других процедур. Результаты КТВР до и после рецидива сравнивались для оценки типа новой буллы.Пациенты были разделены на 2 группы в соответствии с дополнительной процедурой, проведенной во время первой операции; в группе I была проведена процедура покрытия, а во II группе — механический плевродез после клиновидной резекции по ВАТС.
Результаты : В течение среднего периода наблюдения в 27,7 месяцев 76 пациентов перенесли повторный VATS из-за ипсилатерального рецидивирующего PSP после VATS. Показаниями к повторному ВАТС было наличие пузыря на КТВР у 41 пациента и стойкая утечка воздуха у 35 пациентов.В I группу вошли 36 пациентов, во II группу — 40 пациентов. Результаты HRCT показали отсутствие пузырей у 3 (4%) пациентов, подозрение на образование пузырей у 11 (15%) пациентов, наличие пузырей на линии скрепления у 26 (34%) пациентов и обнаружение новых пузырей в другом месте. чем на штапельной линии у 36 (47%) пациентов. Частота появления новых пузырей не различалась между двумя группами, но группа I показала меньшую тенденцию к образованию пузырей на основной линии, чем группа II. Во время операции также был обнаружен плотный фиброз вокруг линии скрепления.
Выводы : Повторный VATS был возможным методом лечения повторяющегося PSP после VATS для PSP.
Пневмоторакс — DocCheck Flexikon
Синоним: Pneu, PTX
Английский : пневмоторакс
1 Определение
Als Pneumothorax , kurz PTX , bezeichnet man den Eintritt von Luft in den Pleuraspalt.
Eine lebensbedrohliche Komplikation des Pneumothorax ist der Spannungspneumothorax.
2 Патогенетические
Durch den Eintritt von Luft zwischen die beiden Blätter der Pleura kommt es zur Aufhebung der Kapillarkräfte im Pleuraspalt. Die Adhäsion von Pleura viszeralis und Pleura parietalis geht verloren, die Lunge folgt nicht mehr den Thoraxbewegungen. Die Folge ist ein teilweiser oder vollständiger Kollaps des betroffenen Lungenflügels.
Die Luft kann dabei von außen (durch eine Verletzung) oder von innen (durch einen Riss des Lungengewebes) eintreten.Prädisponiert für einen Pneumothorax sind besonders die Oberlappensegmente 1, 2 и 3, da diese bei tiefer Inspiration verhältnismäßig am stärksten gedehnt werden.
3 Урсачен
Die Ursachen eines Pneumothorax sind vielfältig und lassen sich in vier große Gruppen einordnen:
3,1 Траумен
Ein Pneumothorax kann infolge stumpfer или spitzer Thoraxtraumata auftreten, z.B. bei
3.2 Ärztliche Interventionen
Iatrogen kann ein Pneumothorax z.B. bei Subclaviakatheter, Pleurapunktion, Überdruckbeatmung und Operationen auftreten.
3.3 Lungenerkrankungen
Als mögliche Ursachen kommen u.a. во Фраже:
3,4 Идиопатический
Idiopathisch, d.h. ohne erkennbare Ursache, tritt ein Pneumothorax vor allem bei jungen, schlanken Männern auf.
4 Einteilung
4.1 … nach Pathogenese
- Geschlossener Pneumothorax (Внутренний пневмоторакс): Keine äußere Verletzung des Brustkorbs.Luftaustritt aus der Lunge durch die Pleura visceralis.
- Предлагающий пневмоторакс (Äußerer Pneumothorax): Verletzung des Brustkorbs mit Lufteintritt durch die Brustwand und die Pleura parietalis.
4.2 … нач Умфанг
- Partieller Pneumothorax: Teilweiser Kollaps der Lunge
- Totaler Pneumothorax: Vollständiger Kollaps der Lunge
- Двусторонний пневмоторакс: Doppelseitiger Pneumothorax
4.3 … начальная локализация
4.4 … начало Begleiterguss
Von einem Spontanpneumothorax spricht man, wenn ein Pneumothorax ohne erkennbare äußere Ursache auftritt.
4.5 Коды МКБ-10
Классификация НАЧ МКБ-10:
- J93.0 Spontaner Spannungspneumothorax
- J93.1 Спонтанный пневмоторакс Сынстигера
- J93.2 Ятрогенный пневмоторакс
- J93.8 Пневмоторакс Сынстигера
- J94.2 Гематопневмоторакс
- S27.0 Пневмоторакс травматический
- S27.2 Hämatopneumothorax, traumatisch
5 Симптом
Typische Symptome eines Pneumothorax sind:
- plötzlich auftretende, stechende, evtl. atemabhängige Schmerzen in der betroffenen Thoraxhälfte
- Одышка, Атемнот
- Hustenreiz, Trockener Husten
- «Nachhängen» der betroffenen Thoraxhälfte bei der Atmung
6 Диагностика
6.1 Анамнез
Die Anamnese sollte vorbestehende pulmonale Erkrankungen und mögliche Thoraxtraumen erfassen.
6.2 Инспекция
Die Inspektion des Thorax registriert evtl. bestehende Verletzungen. Фернер упал Tachypnoe, asymmetrische Atembewegungen und — vor allem bei Rippenserienfrakturen ggf. eine paradoxe Atmung auf. Die Haut über dem betroffenen Areal kann aufgebläht erscheinen (Hautemphysem).
6.3 Аускультация
Bei der Auskultation lässt sich über dem betroffenen Lungenflügel ein abgeschwächtes oder aufgehobenes Atemgeräusch feststellen. В bestimmten Körperpositionen (z.B. beim Vorbeugen) können beim Atmen Blubbergeräusche auftreten. Sie sind auf das Wandern von Luftblasen im feuchten Pleuraspalt zurückzuführen.
6.4 Перкуссия
Die Perkussion des Thorax ergibt im Seitenvergleich einen hypersonoren Klopfschall auf der Seite mit dem kollabierten Lungenflügel («Schachtelton»).
6.5 Аппаратная диагностика
7 Терапия
Пневмоторакс
Автор: Doug Franzen, MD, M.Изд., Медицинский факультет Вашингтонского университета
Отредактировал: Бенджамин Дж. Сандефур, доктор медицины, Медицинский и научный колледж Мейо
Обновлено: Ноябрь 2019 г.
Пример из практики
A 29-летний — пожилой мужчина обращается в реанимацию с жалобами на внезапную боль в груди с левой стороны и одышку, которые начались, когда он играл в баскетбол. Он отрицает наличие проблем со здоровьем и не принимает никаких лекарств. Он говорит короткими предложениями, отвечая на ваши вопросы.Вы отмечаете его жизненные показатели: АД 124/68, ЧСС 94, ЧД 18, sPO2 99% в воздухе помещения. Вы работали над тем, чтобы сфокусировать свои оценки и обдумывать вопросы: Что больше всего беспокоит этого пациента? На чем вы сосредоточите свою историю и экзамен? Какие анализы помогут поставить диагноз? Следует ли начинать какое-либо лечение до окончательного диагностического тестирования?
Объективы
- Обсудить пневмоторакс как часть дифференциальной диагностики боли в груди и / или одышки
- Распознать общие результаты обследования у пациентов с пневмотораксом
- Распознать рентгенологические и ультразвуковые данные, связанные с пневмотораксом
- Опишите различные варианты лечения пневмоторакса
Введение
Пневмоторакс возникает, когда плевральный дефект позволяет потенциальному пространству между париетальной и висцеральной плеврой легкого заполниться воздухом, который впоследствии разрушает легкое.Пневмоторакс может возникнуть спонтанно или в результате травмы. Они также являются потенциальным осложнением многократных процедур и вентиляции с положительным давлением.
Пневмотораксы можно разделить на «простые» и «натяжные». Простой пневмоторакс не расширяется. При напряженном пневмотораксе дефект «одностороннего клапана» пропускает воздух в плевральную полость, но не выходит из нее. Если не лечить, увеличивающееся давление начинает разрушать сосудистые структуры в средостении. По мере роста давления венозный возврат к сердцу уменьшается, что в конечном итоге приводит к состоянию обструктивного шока с гемодинамическим коллапсом и остановкой сердца.Необходима своевременная диагностика и лечение пневмоторакса.
Спонтанный пневмоторакс следует рассматривать у пациентов без травм, которые жалуются на одышку и / или боль в груди. Симптомы обычно возникают внезапно. Другие диагнозы, которые могут проявляться аналогично спонтанному пневмотораксу, включают острый коронарный синдром, расслоение грудной аорты и тромбоэмболию легочной артерии, а также пневмонию, плеврит и перикардит. Травматический пневмоторакс (включая ятрогенный) также будет проявляться болью в груди и одышкой, но во временной близости от травматического события или инвазивной процедуры.
Дополнительное обсуждение травматического пневмоторакса см. В разделе «Травма груди».
Первоначальные действия и первичное обследование
Перед проведением длительного сбора анамнеза и физического обследования врач должен сначала рассмотреть, диагностировать и лечить напряженный пневмоторакс. Основные жалобы на боль в груди или одышку указывают на пневмоторакс. Нарушения жизненно важных функций, повышающие подозрение на напряженный пневмоторакс, включают тахикардию, тахипноэ, гипоксию и гипотензию.Декомпенсация вскоре после начала вентиляции с положительным давлением очень важна для расширяющегося пневмоторакса. Шум дыхания и респираторный статус следует оценивать в рамках первичного обследования. Результаты, указывающие на напряженный пневмоторакс, включают неравномерные звуки дыхания (ослабленные или отсутствующие на стороне пневмоторакса), отклонение трахеи (в сторону от пневмоторакса), растяжение шейных вен и / или признаки респираторного дистресса. У интубированных пациентов к дополнительным признакам напряженного пневмоторакса относятся высокое давление в дыхательных путях или затрудненное опорожнение кишечника.
Если обнаружены признаки, указывающие на напряженный пневмоторакс, показана немедленная декомпрессия. Большинство отмеченных выше выводов — это поздние выводы — не ждите их появления, прежде чем принимать меры.
Презентация
Спонтанный пневмоторакс следует рассматривать у пациентов с одышкой и / или болью в груди. Боль обычно начинается внезапно и описывается как острая и односторонняя с сопутствующей одышкой. Также пациенты могут жаловаться на кашель.Боль часто изначально плевритная, но со временем может стать тупой и ноющей. Иногда боль сильнее выражается в спине и плече. Степень одышки со временем может увеличиваться по мере увеличения пневмоторакса.
Тщательный анамнез в анамнезе важен при оценке спонтанного пневмоторакса. Спонтанный пневмоторакс можно разделить на первичный или вторичный. Первичный пневмоторакс возникает у пациентов без основного заболевания легких. Чаще всего встречается у худых молодых мужчин, употреблявших табак.Курение увеличивает риск первичного пневмоторакса в 9 раз у женщин и в 22 раза у мужчин. Курение каннабиса также увеличивает риск пневмоторакса. Вторичный пневмоторакс возникает в результате другого основного заболевания, чаще всего ХОБЛ, но также включает муковисцидоз, рак легких или синдром Марфана. Если пациенту недавно были выполнены какие-либо процедуры, следует учитывать ятрогенный пневмоторакс. Наиболее частые процедуры, вызывающие пневмоторакс, включают установку центральной линии, плевроцентез, установку кардиостимулятора, трахеостомию или биопсию.Другие причины включают СЛР и вентиляцию с положительным давлением.
Нарушения жизненно важных функций у пациентов с пневмотораксом могут включать тахикардию, тахипноэ и, в зависимости от степени тяжести, гипоксию и гипотензию. Синусовая тахикардия — наиболее частая ранняя находка.
В дополнение к результатам, указывающим на напряженный пневмоторакс, обсужденным выше, другие результаты физикального обследования, которые можно увидеть у пациентов с пневмотораксом, включают снижение или отсутствие звуков дыхания, гиперрезонанс с перкуссией (сторона с пневмотораксом будет резонировать больше), асимметричная грудная стенка экскурсия (уменьшенная экскурсия на пораженной стороне) и потеря тактильной фермитуса на пораженной стороне грудной клетки.Стенку грудной клетки следует пальпировать и отметить любую крепитацию или признаки травмы. В дополнение к тщательному осмотру легких обратите внимание на признаки респираторного дистресса (расширение носа, использование дополнительных мышц) и результаты, указывающие на возможные причины, такие как забивание ногтей.
Диагностическое тестирование
Как отмечалось выше, если есть подозрение на напряженный пневмоторакс и состояние пациента нестабильно, немедленно приступайте к декомпрессии — не ждите визуализации для подтверждения диагноза.
Пневмоторакс классически диагностируется на рентгеновском снимке грудной клетки. Чувствительность простых пленок варьируется от исследования к исследованию, от значительно ниже 50% до примерно 80%. Снимки на спине с меньшей вероятностью обнаруживают пневмоторакс; вертикальные пленки улучшают чувствительность. Боковой снимок пролежня — это наиболее чувствительный вид, способный обнаружить всего 5 мл воздуха в плевральной полости. Классические результаты пневмоторакса при рентгенографии грудной клетки — это белая висцеральная плевральная линия, которая параллельна грудной стенке, с потерей сосудистых маркировок легких дистальнее линии, т.е.е. между грудной стенкой и линией плевры.
Рисунок 1а — рентгенограмма грудной клетки при пневмотораксе. Изображение использовано с разрешения Джоэла Гросса, MD
Рисунок 1b — плевральная линия, выделенная красным, демонстрирует левый пневмоторакс
На пленке лежа на спине воздушные слои через переднюю стенку грудной клетки и классические результаты выше не видны. Вместо этого «глубокая борозда» предполагает пневмоторакс. Глубокая борозда — это большой прозрачный реберно-диафрагмальный угол, простирающийся ниже ожидаемого на пораженной стороне.
Рисунок 2 — Признак глубокой борозды вследствие правого пневмоторакса.
Многочисленные исследования показали, что ультразвук более чувствителен, чем обычные пленки при диагностике пневмоторакса, при этом чувствительность ультразвука приближается к чувствительности КТ. Чтобы оценить пневмоторакс с помощью ультразвука, положите пациента на спину. Поместите линейный (сосудистый / мягкотканный) зонд в наиболее переднюю точку грудной стенки, обычно примерно в 3-м или 4-м межреберье. Датчик должен быть ориентирован перпендикулярно ребрам (обычно маркерная точка направлена к голове).Ярко-белая плевральная линия будет видна глубоко до ребер. В нормальном легком вы увидите скользящее движение плевры и артефакт «хвост кометы», когда пациент дышит. Эти результаты связаны с наложением двух плевральных слоев. Поскольку воздух разделяет два плевральных слоя при пневмотораксе, отсутствие этих нормальных результатов является диагностическим признаком пневмоторакса.
Рисунок 3 — УЗИ передней грудной стенки с помощью линейного зонда. Обратите внимание на ярко-белую плевральную линию, видимую между ребрами и чуть ниже их.Изображение использовано с разрешения Дуга Франзена, MD
Рис. 3a
M-режим также может использоваться для диагностики пневмоторакса. В нормальном легком ультразвук проходит через плевру, и множественные границы раздела воздух / ткань альвеол приводят к появлению «морского берега». Пневмоторакс создает артефакт реверберации под яркой линией плевры, создавая вид «штрих-кода» из-за множества ярких А-линий.
Рисунок 4 — M-режим: Морской берег (нормальный — изображение слева) vs.Штрих-код (пневмоторакс — изображение справа)
Изображения использованы с разрешения Дуга Франзена, MD
Компьютерная томография является золотым стандартом для обнаружения пневмоторакса, но редко требуется при оценке спонтанного пневмоторакса, поскольку пневмоторакс слишком мал, чтобы его можно было обнаружить другими методами вряд ли потребуется вмешательство. Чаще пневмоторакс выявляется на компьютерной томографии, которая была назначена для оценки других процессов, таких как тромбоэмболия легочной артерии, когда первоначальный рентген грудной клетки не является диагностическим. КТ может быть полезной для дифференциации большого буллы и пневмоторакса у пациентов с основным заболеванием легких.
Рисунок 5 — Пневмоторакс, как видно на CT
Лечение
Напряженный пневмоторакс следует лечить немедленно. Декомпрессия иглы может быть достигнута быстро в большинстве условий. Ангиокатетер большого диаметра (14 г) может быть размещен либо во 2-м или 3-м межреберье по среднеключичной линии, либо б) в 4-м или 5-м межреберье по передней подмышечной линии. Боковое размещение рекомендуется пациентам с ожирением, так как катетер может быть недостаточно длинным, чтобы проколоть плевру при переднем размещении.Если выполняется декомпрессия иглой, пациенту потребуется окончательное лечение с установкой дренажной трубки.
После исключения напряженного пневмоторакса целью лечения простого пневмоторакса является облегчение одышки. Лечение зависит от множества факторов, включая степень симптомов, размер и причину пневмоторакса, а также от того, является ли это первым или рецидивирующим пневмотораксом. Для оценки размера пневмоторакса было предложено несколько различных методов. Один из самых простых — это измерение расстояния от грудной стенки до видимой линии плевры.
Простой пневмоторакс проходит самопроизвольно, когда воздух всасывается. Дополнительный кислород увеличивает скорость резорбции. При небольших первичных спонтанных пневмотораксах (линия плевры <1-2 см от грудной стенки) с минимальными симптомами лечение может состоять из 100% кислорода, применяемого на короткий период наблюдения (3-6 часов), и повторного рентгеновского исследования, чтобы убедиться в том, что пневмоторакс не увеличивается, а наблюдение закрыто амбулаторно. Если у пациента есть симптомы, варианты лечения включают аспирацию, введение катетера с косичками или введение стандартной плевральной дренажной трубки малого диаметра.Аспирация проводится аналогично плевроцентезу. Катетеры с косичками меньше и более удобны для пациентов, чем даже небольшая дренажная трубка. Если катетер установлен с клапаном Геймлиха или другим односторонним клапаном и пациент надежен, выписка с тщательным амбулаторным наблюдением является разумным планом.
Рис. 6. Коммерческий катетер «косичка» в сравнении с дренажной трубкой 24Fr.
Изображение использовано с разрешения Дуга Франзена, MD
Более крупный первичный спонтанный пневмоторакс (плевральная линия> 2-3 см от грудной стенки) или любой вторичный пневмоторакс обычно требует госпитализации в дополнение к дренированию через катетер или дренажную трубку.Исследования показали, что пациенты со вторичным спонтанным пневмотораксом часто не справляются с консервативным лечением, таким как наблюдение или простая аспирация. Перед дренированием вторичного пневмоторакса рекомендуется соблюдать осторожность, чтобы убедиться, что это действительно пневмоторакс, а не большой пузырь. Пациентам с рецидивирующим пневмотораксом может потребоваться более агрессивный план лечения, такой как торакоскопия и плевродез.
Рисунок 7 — Размещение катетера «косичка». Обратите внимание, что пневмоторакс все еще присутствует.Этому пациенту (тот же пациент на Рисунке 1) в конечном итоге потребовалось хирургическое вмешательство для лечения пневмоторакса. Изображение использовано с разрешения доктора медицины Джоэла Гросса.
Рисунок 8 — Пациент из рисунка 7 с установленной грудной трубкой. Пневмоторакс разрешился. Изображение использовано с разрешения доктора медицины Джоэла Гросса.
Рисунок 9 — Разрешение признака глубокой борозды после установки дренажной трубки. (Это пациент с рисунка 2). Изображение использовано с разрешения доктора медицины Джоэла Гросса.
Жемчуг и ловушки
- Пневмоторакс следует рассматривать у всех пациентов с болью в груди и / или одышкой
- Классические результаты напряженного пневмоторакса — это поздние выводы.
- Не ждите, пока рентген грудной клетки декомпрессирует подозреваемый натяжной пневмоторакс
- Помните, что пневмоторакс может быть причиной декомпенсации у интубированных пациентов, особенно после СЛР
- Ультразвук более чувствителен, чем рентген грудной клетки при диагностике пневмоторакса. особенно у лежачих пациентов.
Пример из практики
Целевая история уменьшила вашу озабоченность по поводу большинства элементов дифференциала, кроме пневмоторакса. Физикальное обследование отличалось снижением шума дыхания и гиперрезонансом на перкуссию левой груди. JVD не было, трахея располагалась по средней линии. Поскольку состояние пациента было стабильным, было проведено прикроватное ультразвуковое исследование, которое продемонстрировало отсутствие скольжения плевры или кометных хвостов слева. Ультразвук в M-режиме показал появление «штрих-кода» слева.Рентген грудной клетки в вертикальном положении показал умеренный пневмоторакс с линией плевры примерно в 3 см от грудной стенки. У пациента не было страховки или основного лечащего врача. В связи со всеми этими факторами был установлен катетер типа косичка, и пациент был госпитализирован для наблюдения с улучшением его симптомов. Повторный рентген после установки косички показал заметное улучшение пневмоторакса.
Ссылки
- Alrajab S, Youssef AM, Akkus NI, Caldito G.Ультразвуковое исследование плевры и рентгенография грудной клетки для диагностики пневмоторакса: обзор литературы и метаанализ. Crit Care. 23 сентября 2013 г .; 17 (5): R208
- Карр Дж. Дж., Рид Дж. К., Чоплин Р. Х. и др. Обычная и компьютерная рентгенография для обнаружения экспериментально индуцированного пневмоторакса у трупов: значение для обнаружения у пациентов. Радиология 1992; 183: 193.
- Косовски Дж. И Кимберли Х. Заболевание плевры. В: Walls R, Hockberger R, Gausche-Hill M, редакторы. Неотложная медицина Розена: концепции и клиническая практика.9-е изд. Филадельфия: Эльзевьер. 2018.

 Он протекает более тяжело, так как функция легких уже нарушена имеющимся заболеванием.
Он протекает более тяжело, так как функция легких уже нарушена имеющимся заболеванием. Возникает в результате повреждения легких (например, осколками сломанных ребер), что приводит к выходу воздуха из легкого в плевральную полость, либо при ранениях грудной клетки, которые проникают в плевральную полость (например, огнестрельные, ножевые ранения). В этом случае воздух из окружающей среды попадает в плевральную полость, что и приводит к пневмотораксу.
Возникает в результате повреждения легких (например, осколками сломанных ребер), что приводит к выходу воздуха из легкого в плевральную полость, либо при ранениях грудной клетки, которые проникают в плевральную полость (например, огнестрельные, ножевые ранения). В этом случае воздух из окружающей среды попадает в плевральную полость, что и приводит к пневмотораксу.