Техника инъекций инсулина, или как правильно подобрать иглу uMEDp
Инсулинотерапия является единственным методом лечения больных сахарным диабетом 1 типа. Почти четверть пациентов с сахарным диабетом 2 типа в России получают инсулинотерапию. Оптимального лечения этих пациентов можно добиться только в случае соблюдения правил выполнения инъекций, подбора игл, их оптимальной длины.
На основании данных новых исследований авторы разбирают технику проведения подкожных инъекций и рассказывают, как уменьшить количество ошибок при введении инсулина и соответственно снизить частоту гипогликемических реакций.
Рис. 1. Места введения инсулина
Рис. 2. Техника введения инсулина у взрослых в зависимости от длины иглы
Рис. 3. Техника введения инсулина у детей и подростков в зависимости от длины иглы
Рис. 4. Формирование кожной складки
Рис. 5. Чередование квадрантов на животе и бедрах
Рис. 6. Игла под увеличением в 370 раз до и после инъекции
Рис. 7. Шприц-ручки
Симптомы сахарного диабета были описаны более двух тысячелетий назад. Так, еще Гиппократ обращал внимание на сладкую мочу у молодых людей, резко худеющих, много пьющих, выделяющих жидкость и быстро погибающих по непонятным причинам. На протяжении многих столетий врачи только констатировали наличие данного заболевания, но помочь больному не могли.
В 1921 г. канадские врачи Фредерик Грант Бантинг (Frederick Grant Banting) и Чарльз Герберт Бест (Charles Herbert Best) первыми получили экстракт из поджелудочной железы собак, который устранил гипергликемию и глюкозурию у больных сахарным диабетом. Через год были приготовлены первые коммерческие препараты инсулина из очищенного экстракта поджелудочной железы, а в 1923 г.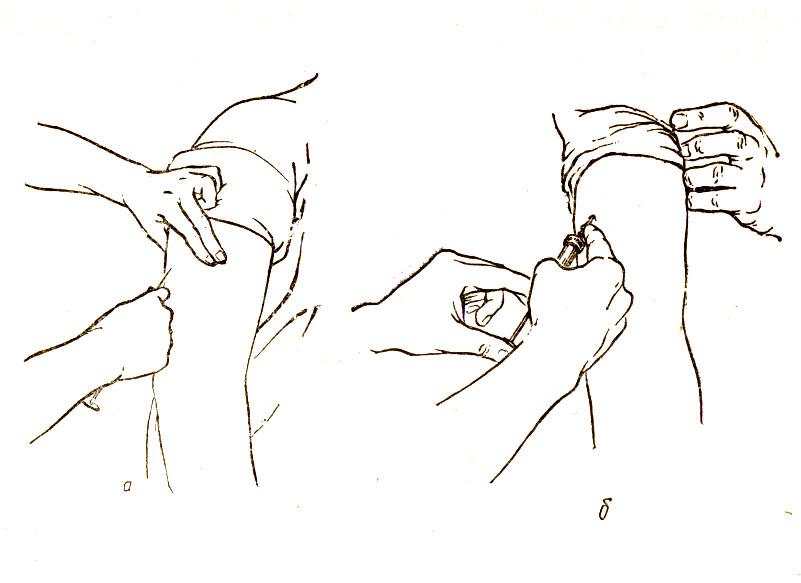 за открытие инсулина Бантингу и Бесту была вручена Нобелевская премия.
за открытие инсулина Бантингу и Бесту была вручена Нобелевская премия.
Для введения инсулина понадобились специальные шприцы, позволявшие четко дозировать препарат и обеспечивавшие его введение в подкожно-жировую клетчатку. В 1924 г. компания «Бектон Дикинсон» выпускает первый в мире шприц для введения инсулина. Сегодня применяются несколько способов введения инсулина: с использованием одноразовых шприцев, шприц-ручек (в 1985 г. была разработана многоразовая шприц-ручка для инсулина, в 1989 г. – одноразовая предварительно заполненная шприц-ручка) и инсулиновых дозаторов (помп).
Единственным патогномоничным препаратом для лечения сахарного диабета (СД) 1 типа является постоянная заместительная инсулинотерапия, так как ведущий механизм развития СД 1 типа – это аутоиммунное поражение бета-клеток с последующей их деструкцией и развитием абсолютного дефицита инсулина. Длительное время в лечении СД 2 типа в основном применялись таблетированные сахароснижающие препараты. Это обстоятельство объясняется патогенезом формирования СД 2 типа: снижением чувствительности периферических инсулинзависимых тканей к действию инсулина или инсулинорезистентностью (ИР) и недостаточной (неадекватной) секрецией инсулина.
В последние годы доказано, что ИР чаще всего является генетически детерминированным процессом, который усугубляется по мере прогрессирования ожирения. Постепенно развивается неспособность инсулярного аппарата поджелудочной железы к адекватной продукции инсулина для преодоления ИР. По данным лабораторных исследований, у таких пациентов формируется сначала недостаточность, а позже – отсутствие 1-й фазы секреции инсулина, физиологическая роль которой состоит в регуляции посталиментарной гликемии и тем самым – в предотвращении гипергликемических пиков.
Формируется так называемый порочный круг: снижение чувствительности периферических тканей к инсулину, с одной стороны, стимулирует его секрецию, а с другой стороны, за счет нарастания постпрандиальной гипергликемии появляется феномен глюкозотоксичности, приводящий к апоптозу бета-клеток и снижению их секреторных возможностей.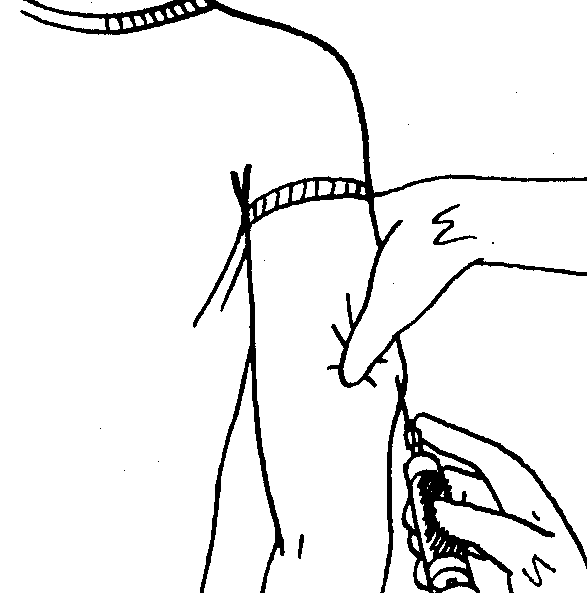 Показано, что при установлении СД 2 типа в среднем секреция инсулина снижается на 50%, продолжая снижаться на 4–6% ежегодно [1]. Гиперинсулинизм, направленный на преодоление гипергликемии, приводит к повышению аппетита, следовательно, к нарастанию массы тела, что усугубляет ИР и повышает потребность в секреции инсулина.
Показано, что при установлении СД 2 типа в среднем секреция инсулина снижается на 50%, продолжая снижаться на 4–6% ежегодно [1]. Гиперинсулинизм, направленный на преодоление гипергликемии, приводит к повышению аппетита, следовательно, к нарастанию массы тела, что усугубляет ИР и повышает потребность в секреции инсулина.
В последнее время все чаще для достижения компенсации углеводного обмена, уменьшения осложнений сахарного диабета в лечении пациентов с СД 2 типа применяют инсулинотерапию. Данный вид терапии при СД 2 типа в США составляет приблизительно 40%. В России еще 5 лет назад только 10% пациентов с СД 2 типа находились на инсулинотерапии, а в настоящее время уже более 20%.
Еще в 1902 г. Эрнест Генри Старлинг (Ernest Henry Starling) описал эффект секретина. Значительно позже, в 1932 г., для обозначения гормональной активности кишечника, которая приводит к повышению секреции инсулина, стали использовать термин «инкретин». У пациентов СД 2 типа выявляется недостаток инкретинов, и, как следствие, увеличивается постпрандиальная гликемия. Именно поэтому сегодня применяют препараты – агонисты глюкагоноподобного пептида-1 (ГПП-1), которые так же как и инсулин вводят подкожно с использованием шприц-ручек. Следует помнить, что сахарный диабет относится к числу наиболее распространенных заболеваний, приводящих к ранней инвалидизации и высокой смертности. По данным Международной федерации диабета (IDF) [2], в настоящее время в мире насчитывается 285 млн больных СД в возрасте 20–79 лет, из которых 85–95% составляют пациенты с СД 2 типа.
Предполагается, что к 2030 г. общее число больных СД увеличится до 438 млн человек. Таким образом, СД будет страдать каждый 19-й человек на Земле. В Российской Федерации численность больных СД составляет около 9 млн, и только за последние 10 лет она возросла в 2 раза [3]. Так, по данным Российского регистра, сахарным диабетом страдают около 3 млн 200 тысяч человек [4]. По прогнозам ВОЗ, к 2030 г. в России будет 13,8 млн больных СД, однако, по нашим оценкам, уже сейчас число больных СД в стране приближается к этому показателю [5]. Учитывая, что каждый третий пациент с СД использует инъекционные препараты, становится понятно, насколько актуальна проблема правильного подбора игл, места введения, техники инъекции. Использование парентерального пути введения препаратов предполагает выполнение четких и последовательных действий, направленных на соблюдение правил выполнения инъекций, подбора игл, оптимальной длины. От этого зависит как фармакодинамика, так и фармакокинетика, что является решающим фактором для оптимального лечения пациентов с СД [6].
в России будет 13,8 млн больных СД, однако, по нашим оценкам, уже сейчас число больных СД в стране приближается к этому показателю [5]. Учитывая, что каждый третий пациент с СД использует инъекционные препараты, становится понятно, насколько актуальна проблема правильного подбора игл, места введения, техники инъекции. Использование парентерального пути введения препаратов предполагает выполнение четких и последовательных действий, направленных на соблюдение правил выполнения инъекций, подбора игл, оптимальной длины. От этого зависит как фармакодинамика, так и фармакокинетика, что является решающим фактором для оптимального лечения пациентов с СД [6].
Данная статья посвящена новым исследованиям в этой области. Впервые результаты длительных исследований по технике проведения инъекций были представлены [7], а затем и опубликованы в 2002 г. [8]. Прежде всего давайте разберемся, что необходимо учитывать для правильного проведения подкожной инъекции или что включает понятие «тактика подкожной инъекции»? Существует всего четыре основных правила: выбор места введения, длины иглы, угла введения иглы и приподнимание кожной складки. Места введения подкожных препаратов были определены еще в прошлом столетии. Чаще всего для подкожного введения рекомендуют использовать плечо (участок трехглавой мышцы), бедро (верхний переднебоковой участок), живот (область около пупка), ягодицы (верхний наружный квадрант) (рис. 1). Пациенты, страдающие сахарным диабетом, – это хронические больные, большинству из которых требуется проведение ежедневных инъекций, при СД 1 типа необходимы многократные ежедневные инъекции.
Обозначенные на рисунке 1 зоны определены для возможных самостоятельных инъекций. Имеются ли какие-либо различия в толщине кожи (ТК) и подкожно-жировой клетчатки (ПЖК) между этими местами? Ответ на этот вопрос попытались дать Майкл Гибни (Michael A. Gibney) и соавт. [9]. Проведя многомерный анализ, они выявили, что существенное влияние на ТК оказывают место инъекции (р
Толщина подкожно-жировой клетчатки женщин на 5,1 мм больше, чем у мужчин. Увеличение ИМТ на 10 кг/м2 приводило к утолщению ПЖК на 4 мм. Выявлено влияние типа СД на ПЖК у пациентов. Так, для СД 2 типа характерно увеличение ПЖК на 5 мм в области живота и снижение на 2,3 мм в области ягодиц, по сравнению с пациентами с СД 1 типа. Это может быть обусловлено абдоминальным типом ожирения на фоне инсулинорезистентности при СД 1 типа. Возрастных отличий по параметру толщины ПЖК не обнаружено. Выявленные отличия необходимо учитывать при выборе длины иглы. Первые иглы для подкожных инъекций были длиной 16 мм, что часто приводило к введению препарата в мышцу и изменяло его характеристики (фармакодинамику/фармакокинетику). Создание более коротких игл (12,7 мм) уменьшило частоту гипогликемических состояний у взрослых с ожирением, но сохранило высокий риск таких состояний у пациентов с дефицитом массы и у детей [11, 12]. Приблизительно такие же результаты получены при применении игл длиной 8 мм [13]. Частое развитие гипогликемических реакций послужило поводом для создания более коротких игл – длиной 5 и 4 мм.
Увеличение ИМТ на 10 кг/м2 приводило к утолщению ПЖК на 4 мм. Выявлено влияние типа СД на ПЖК у пациентов. Так, для СД 2 типа характерно увеличение ПЖК на 5 мм в области живота и снижение на 2,3 мм в области ягодиц, по сравнению с пациентами с СД 1 типа. Это может быть обусловлено абдоминальным типом ожирения на фоне инсулинорезистентности при СД 1 типа. Возрастных отличий по параметру толщины ПЖК не обнаружено. Выявленные отличия необходимо учитывать при выборе длины иглы. Первые иглы для подкожных инъекций были длиной 16 мм, что часто приводило к введению препарата в мышцу и изменяло его характеристики (фармакодинамику/фармакокинетику). Создание более коротких игл (12,7 мм) уменьшило частоту гипогликемических состояний у взрослых с ожирением, но сохранило высокий риск таких состояний у пациентов с дефицитом массы и у детей [11, 12]. Приблизительно такие же результаты получены при применении игл длиной 8 мм [13]. Частое развитие гипогликемических реакций послужило поводом для создания более коротких игл – длиной 5 и 4 мм.
Напомним, что у взрослых пациентов толщина кожи варьирует на различных участках тела, но не бывает более 3 мм. Это позволяет практически исключить проведение внутрикожной вместо подкожной инъекции при введении препарата под углом 90°. Однако инъекция на глубину 6 мм делается на уровне мышечной фасции, а на глубину 8 мм производится в мышечную ткань. Именно поэтому ряд исследователей указывают на необходимость соблюдения еще двух правил: правильного угла введения и формирования кожной складки у ряда пациентов [13–15]. Тем не менее при использовании игл более 6 мм, особенно у детей и лиц с дефицитом массы тела, рекомендуется собирать кожную складку и выполнять инъекцию под углом 45° [16–18]. Наиболее удобной по применению является следующая классификация игл по длине:
- 4–5 мм – короткие иглы;
- 6–8 мм – иглы средней длины;
- 8 мм – длинные иглы.
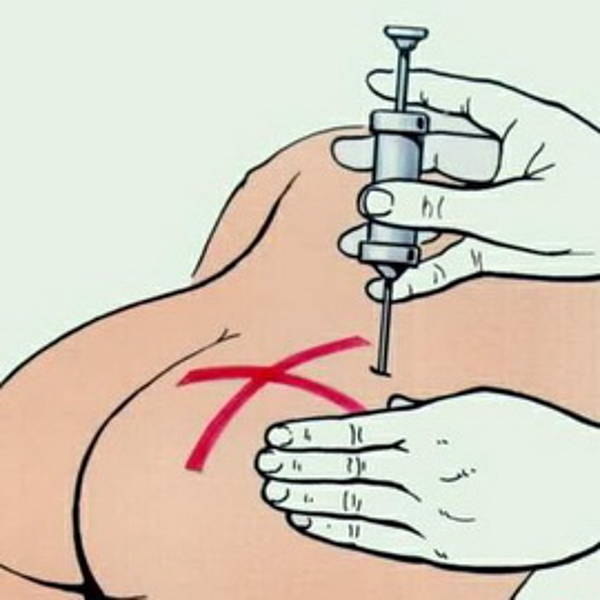
Данная классификация позволяет выбирать оптимальную технику введения для всех категорий пациентов, тем самым минимизируя риск внутримышечного введения инсулина (рис. 2, 3). При назначении препаратов для подкожного введения пациентам с СД рекомендовано начинать терапию с использования более коротких игл длиной 4 и 5 мм [17]. Они являются менее травматичными, легче выполняется инъекция (угол 90°), при аналогичном с более длинными иглами эффекте от введения препарата [15–16, 19–21]. Многие врачи полагают, что применение более коротких игл невозможно для пациентов, страдающих ожирением. Но в ряде исследований [22, 23] было показано, что использование более коротких игл пациентами с ожирением так же эффективно, как и использование более длинных игл. Но если расстояние между поверхностью кожи и мышцами все же меньше длины используемой иглы, необходимо правильно сформировать кожную складку для проведения подкожной инъекции. Правильную кожную складку собирают при помощи большого и указательного пальцев (с возможным добавлением среднего пальца) (рис. 4).
2, 3). При назначении препаратов для подкожного введения пациентам с СД рекомендовано начинать терапию с использования более коротких игл длиной 4 и 5 мм [17]. Они являются менее травматичными, легче выполняется инъекция (угол 90°), при аналогичном с более длинными иглами эффекте от введения препарата [15–16, 19–21]. Многие врачи полагают, что применение более коротких игл невозможно для пациентов, страдающих ожирением. Но в ряде исследований [22, 23] было показано, что использование более коротких игл пациентами с ожирением так же эффективно, как и использование более длинных игл. Но если расстояние между поверхностью кожи и мышцами все же меньше длины используемой иглы, необходимо правильно сформировать кожную складку для проведения подкожной инъекции. Правильную кожную складку собирают при помощи большого и указательного пальцев (с возможным добавлением среднего пальца) (рис. 4).
Собирание кожной складки при помощи всей руки сопровождается риском захвата мышцы вместе с подкожными тканями и может привести к внутримышечной инъекции. Не следует сжимать кожу слишком сильно, то есть до ее побледнения или появления боли. Необходимо избегать сдавления или смещения кожи во время инъекции для предотвращения внутримышечного введения препарата. Собрать кожную складку на ногах или животе сравнительно легко (за исключением очень толстых тугих животов), но гораздо сложнее это сделать в области ягодиц (здесь редко возникает в этом необходимость) и практически невозможно (для пациентов, выполняющих инъекции самостоятельно) правильно проделать эту манипуляцию на руках. Если необходимо провести инъекцию с использованием кожной складки, следует помнить следующую последовательность действий: во-первых, сформируйте кожную складку; во-вторых, введите иглу под углом 45° или 90°, медленно введите инсулин; в-третьих, не спешите вынимать иглу, задержите ее в коже на 10 секунд (при использовании шприц-ручки) и только после этого извлеките иглу из кожи; и последнее – расправьте кожную складку и безопасно отсоедините использованную иглу.
Вне зависимости от длины иглы необходимо использовать разные места для введения препарата, чтобы избежать формирование зон липодистрофий/липогипертрофий [24–26]. Существуют несколько схем чередования зон, например, область для инъекций разделяется на четыре квадранта (или части, когда речь идет о бедрах или ягодицах), при этом каждую неделю используется только один квадрант, а затем – следующий, с чередованием по часовой стрелке (рис. 5) [27]. Кроме того, могут использоваться различные ротационные решетки для передней брюшной стенки и верхней наружной поверхности бедра, которые помогают определить место следующей инъекции. При этом расстояние между инъекциями должно быть минимум 1 см друг от друга. Не только длина иглы важна для проведения качественной инъекции. Современные иглы имеют несколько особенностей: у них увеличенный внутренний просвет (так называемая тонкостенная технология, позволяющая увеличить внутренний просвет иглы при сохранении стандартного внешнего диаметра), что позволяет уменьшить силу давления на поршень шприц-ручки, увеличивая скорость введения инсулина.
Тройная заточка острия иглы и уникальная геометрия позволяют уменьшить травматичность при проведении инъекции. Лазерная обработка хирургической стали обеспечивает гладкую и ровную поверхность иглы. Финальное электрополирование в гальванических ваннах удаляет все мелкие фрагменты с поверхности иглы. Патентованное силиконовое покрытие наружной и внутренней поверхности иглы делает инъекцию менее болезненной. Но как бы ни была высокотехнологична игла, при повторном использовании на ней происходят значимые изменения, что продемонстрировано на рисунке 6. При повторном использовании прежде всего происходит кристаллизация вводимого препарата, что может привести к закупорке просвета иглы и/или поломке механизма шприц-ручки, таким образом изменив количество вводимого препарата, и вызвать ложную необходимость проведения коррекции проводимой терапии. За счет деформации острия иглы и стирания силиконового покрытия происходят откалывание кончика иглы и травмирование тканей деформированным кончиком иглы, приводящие к развитию липодистрофий и возникновению чувства боли во время инъекции.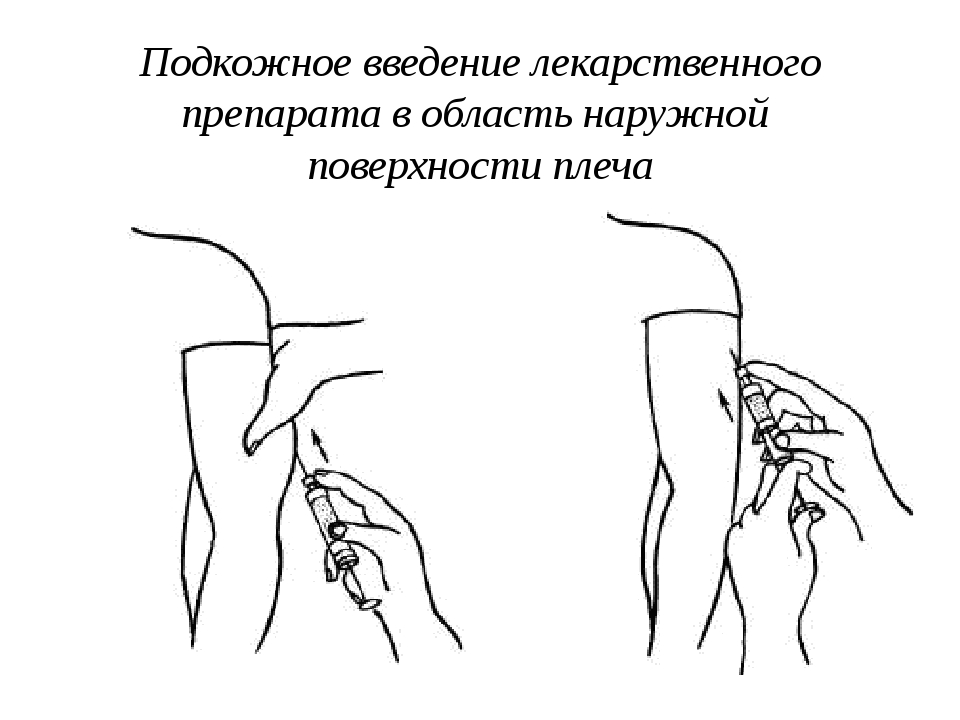 Во избежание данных осложнений от инъекций рекомендуется регулярная смена игл (после каждого укола!).
Во избежание данных осложнений от инъекций рекомендуется регулярная смена игл (после каждого укола!).
Если оставлять накрученную на картридж иглу, то через нее могут происходить дополнительное выделение препарата, попадание воздуха и других элементов внутрь шприц-ручки, что увеличивает риск развития инфекции в местах проведения инъекции. Качество и длина иглы играют немаловажную роль в надежной доставке действующего вещества в подкожное пространство – без обратного вытекания инсулина. Важное требование к иглам – наличие универсальной резьбы, что обеспечивает совместимость игл со всеми шприц-ручками (рис. 7). Доказанная независимыми тестами совместимость обозначается как ISO «TYPE A» EN ISO 11608-2:2000 и указывает на то, что шприц-ручка и иглы «TYPE A» сочетаются между собой. Использование игл, несовместимых со шприц-ручкой, может стать причиной вытекания инсулина. Более раннее начало инсулинотерапии (при СД 2 типа), разработка и применение новых парентеральных препаратов для лечения диабета обусловили необходимость заново оценить особенности проведения подкожной терапии. Именно поэтому появились иглы более короткие и менее опасные. Модификация игл привела к уменьшению частоты ошибок при введении инсулина и, как следствие, к снижению частоты гипогликемических реакций. Учитывая высказывание Филиппа Крайера (Philip E. Cryer): «Если бы не разрушительные последствия гипогликемии, лечение сахарного диабета было бы очень легким», можно с полной уверенностью сказать, что появление в нашем арсенале новых игл облегчает лечение наших пациентов!
Клексан инструкция по применению: показания, противопоказания, побочное действие – описание Clexane р-р д/инъекц. 8000 анти-Ха МЕ/0.8 мл: шприцы 2 или 10 шт. с защитной системой иглы или без нее (397)
Препарат вводят п/к, за исключением особых случаев (лечение инфаркта миокарда с подъемом сегмента ST, медикаментозное или с помощью чрескожного коронарного вмешательства и профилактика тромбообразования в системе экстракорпорального кровообращения при проведении гемодиализа).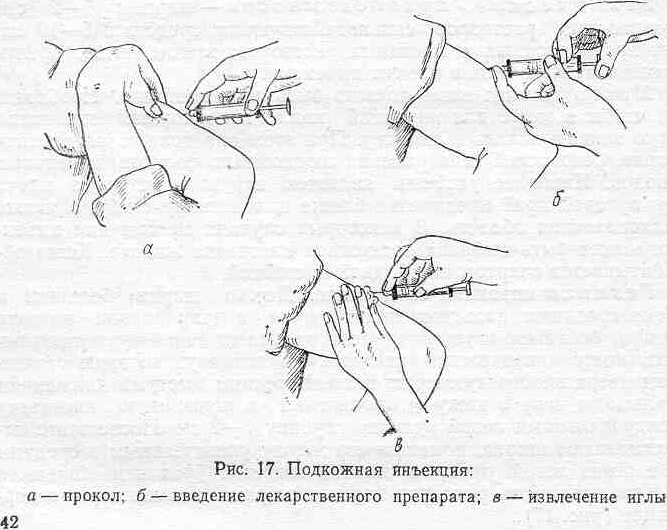
Профилактика венозных тромбозов и эмболий при хирургических вмешательствах у пациентов умеренного и высокого риска
У пациентов с умеренным риском развития тромбозов и эмболий (например, абдоминальные операции) рекомендуемая доза препарата Клексан® составляет 20 мг 1 раз/сут, п/к. Первую инъекцию следует сделать за 2 ч до хирургического вмешательства.
Пациентам с высоким риском развития тромбозов и эмболий (например, при ортопедических операциях, хирургических операциях в онкологии, пациентам с дополнительными факторами риска, не связанными с операцией, такими как врожденная или приобретенная тромбофилия, злокачественное новообразование, постельный режим более 3 сут, ожирение, венозный тромбоз в анамнезе, варикозное расширение вен нижних конечностей, беременность) препарат рекомендуется в дозе 40 мг 1 раз/сут п/к, с введением первой дозы за 12 ч до хирургического вмешательства. При необходимости более ранней предоперационной профилактики (например, у пациентов с высоким риском развития тромбозов и тромбоэмболий, ожидающих отсроченную ортопедическую операцию) последняя инъекция должна быть сделана за 12 ч до операции и через 12 ч после операции.
Длительность лечения препаратом Клексан® в среднем составляет 7-10 дней. При необходимости терапию можно продолжать до тех пор, пока сохраняется риск развития тромбоза и эмболии, и до тех пор, пока пациент не перейдет на амбулаторный режим.
При крупных ортопедических операциях может быть целесообразно после начальной терапии продолжение лечения путем введения препарата Клексан® в дозе 40 мг 1 раз/сут в течение 5 недель.
Для пациентов с высоким риском венозных тромбоэмболий, перенесших хирургическое вмешательство, абдоминальную и тазовую хирургию по причине онкологического заболевания, может быть целесообразно увеличение продолжительности введения препарата Клексан® в дозе 40 мг 1 раз/сут в течение 4 недель.
Профилактика венозных тромбозов и эмболий у пациентов, находящихся на постельном режиме вследствие острых терапевтических заболеваний
Рекомендуемая доза препарата Клексан® составляет 40 мг 1 раз/сут, п/к, в течение 6-14 дней. Терапию следует продолжать до полного перехода пациента на амбулаторный режим (максимально в течение 14 дней).
Терапию следует продолжать до полного перехода пациента на амбулаторный режим (максимально в течение 14 дней).
Лечение тромбоза глубоких вен с тромбоэмболией легочной артерии или без тромбоэмболии легочной артерии
Препарат вводится подкожно из расчета 1.5 мг/кг массы тела 1 раз/сут или 1 мг/кг массы тела 2 раза/сут. Режим дозирования должен выбираться врачом на основе оценки риска развития тромбоэмболии и риска развития кровотечений. У пациентов без тромбоэмболических осложнений и с низким риском развития венозной тромбоэмболии препарат рекомендуется вводить п/к из расчета 1.5 мг/кг массы тела 1 раз/сут. У всех других пациентов, включая пациентов с ожирением, симптоматической тромбоэмболией легочных артерий, раком, повторной венозной тромбоэмболией и проксимальным тромбозом (в подвздошной вене) препарат рекомендуется применять в дозе 1 мг/кг 2 раза/сут.
Длительность лечения в среднем составляет 10 дней. Следует сразу же начать терапию непрямыми антикоагулянтами, при этом лечение препаратом Клексан® необходимо продолжать до достижения терапевтического антикоагулянтного эффекта (значения МНО должны составлять 2.0-3.0).
Профилактика тромбообразования в системе экстракорпорального кровообращения во время гемодиализа
Рекомендуемая доза препарата Клексан® составляет в среднем 1 мг/кг массы тела. При высоком риске развития кровотечения дозу следует снизить до 0.5 мг/кг массы тела при двойном сосудистом доступе или до 0.75 мг /кг при одинарном сосудистом доступе.
При гемодиализе препарат Клексан® следует вводить в артериальный участок шунта в начале сеанса гемодиализа. Одной дозы, как правило, достаточно для 4-часового сеанса, однако при обнаружении фибриновых колец при более продолжительном гемодиализе можно дополнительно ввести препарат из расчета 0.5-1 мг/кг массы тела.
Данные в отношении пациентов, применяющих эноксапарин натрия для профилактики или лечения и во время сеансов гемодиализа, отсутствуют.
Лечение нестабильной стенокардии и инфаркта миокарда без подъема сегмента ST
Препарат Клексан® вводится из расчета 1 мг/кг массы тела каждые 12 ч, п/к, при одновременном применении антитромбоцитарной терапии. Средняя продолжительность терапии составляет как минимум 2 дня и продолжается до стабилизации клинического состояния пациента. Обычно введение препарата продолжается от 2 до 8 дней.
Ацетилсалициловая кислота рекомендуется всем пациентам, не имеющим противопоказаний, с начальной дозой 150-300 мг внутрь с последующей поддерживающей дозой 75-325 мг 1 раз/сут.
Лечение острого инфаркта миокарда с подъемом сегмента ST, медикаментозное или с помощью чрескожного коронарного вмешательства
Лечение начинают с однократного в/в болюсного введения эноксапарина натрия в дозе 30 мг. Сразу же после него п/к вводят эноксапарин натрия в дозе 1 мг/кг массы тела. Далее препарат применяют п/к по 1 мг/кг массы тела каждые 12 ч (максимально 100 мг эноксапарина натрия для каждой из первых двух п/к инъекций, затем – по 1 мг/кг массы тела для оставшихся п/к доз, т.е. при массе тела более 100 кг, разовая доза не может превышать 100 мг). Как можно скорее после выявления острого инфаркта миокарда с подъемом сегмента ST пациентам необходимо назначить одновременно ацетилсалициловую кислоту и, если нет противопоказаний, прием ацетилсалициловой кислоты (в дозах 75-325 мг) следует продолжать ежедневно в течение не менее 30 дней.
Рекомендуемая продолжительность лечения препаратом Клексан® составляет 8 дней или до выписки пациента из стационара (если период госпитализации составляет менее 8 дней).
При комбинации с тромболитиками (фибрин-специфическими и фибрин-неспецифическими) эноксапарин натрия должен вводиться в интервале от 15 мин до начала тромболитической терапии и до 30 мин после нее.
У пациентов 75 лет и старше не применяется начальное в/в болюсное введение. Препарат вводят п/к в дозе 0. 75 мг/кг каждые 12 ч (максимально 75 мг эноксапарина натрия для каждой из первых двух п/к инъекций, затем – по 0.75 мг/кг массы тела для оставшихся подкожных доз, т.е. при массе тела более 100 кг, разовая доза не может превышать 75 мг).
75 мг/кг каждые 12 ч (максимально 75 мг эноксапарина натрия для каждой из первых двух п/к инъекций, затем – по 0.75 мг/кг массы тела для оставшихся подкожных доз, т.е. при массе тела более 100 кг, разовая доза не может превышать 75 мг).
У пациентов, которым проводится чрескожное коронарное вмешательство, в случае, если последняя п/к инъекция эноксапарина натрия была проведена менее чем за 8 ч до раздувания введенного в место сужения коронарной артерии баллонного катетера, дополнительного введения эноксапарина натрия не требуется. Если же последняя п/к инъекция эноксапарина натрия проводилась более чем за 8 ч до раздувания баллонного катетера, следует произвести дополнительное в/в болюсное введение эноксапарина натрия в дозе 0.3 мг/кг.
Особенности введения препарата
Предварительно заполненный одноразовый шприц готов к применению.
Препарат нельзя вводить внутримышечно.
П/к введение
Инъекции желательно проводить в положении пациента лежа. При использовании предварительно заполненных шприцев на 20 мг и 40 мг во избежание потери препарата перед инъекцией не надо удалять пузырьки воздуха из шприца. Инъекции следует проводить поочередно в левую или правую переднелатеральную или заднелатеральную поверхность живота.
Иглу необходимо ввести на всю длину, вертикально (не сбоку), в кожную складку , собранную и удерживаемую до завершения инъекции между большим и указательным пальцами. Складку кожи отпускают только после завершения инъекции.
Не следует массировать место инъекции после введения препарата.
В/в болюсное введение
В/в болюсное введение эноксапарина натрия должно проводиться через венозный катетер. Эноксапарин натрия не должен смешиваться или вводиться вместе с другими лекарственными препаратами. Для того чтобы избежать присутствия в инфузионной системе следов других лекарственных препаратов и их взаимодействия с эноксапарином натрия венозный катетер должен промываться достаточным количеством 0.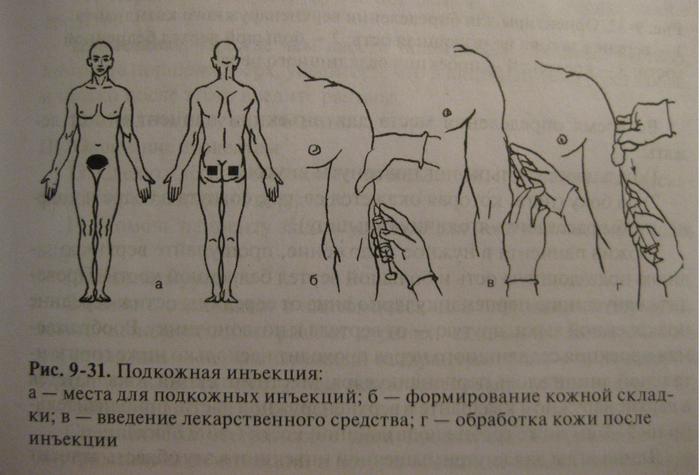 9% раствора натрия хлорида или 5% раствора декстрозы до и после в/в болюсного введения эноксапарина натрия. Эноксапарин натрия может безопасно вводиться с 0.9% раствором натрия хлорида и 5% раствором декстрозы.
9% раствора натрия хлорида или 5% раствора декстрозы до и после в/в болюсного введения эноксапарина натрия. Эноксапарин натрия может безопасно вводиться с 0.9% раствором натрия хлорида и 5% раствором декстрозы.
Для проведения болюсного введения 30 мг эноксапарина натрия при лечении острого инфаркта миокарда с подъемом сегмента ST из стеклянных шприцев 60 мг, 80 мг и 100 мг удаляют лишнее количество препарата с тем, чтобы в них оставалось только 30 мг (0.3 мл). Доза 30 мг может непосредственно вводиться в/в.
Для проведения в/в болюсного введения эноксапарина натрия через венозный катетер могут использоваться предварительно заполненные шприцы для п/к введения препарата 60 мг, 80 мг и 100 мг. Рекомендуется использовать шприцы 60 мг, т.к. это уменьшает количество удаляемого из шприца препарата. Шприцы 20 мг не используются, т.к. в них недостаточно препарата для болюсного введения 30 мг эноксапарина натрия. Шприцы 40 мг не используются, т.к. на них отсутствуют деления и поэтому невозможно точно отмерить количество в 30 мг.
Для повышения точности дополнительного в/в болюсного введения малых объемов в венозный катетер при проведении чрескожных коронарных вмешательств рекомендуется развести препарат до концентрации 3 мг/мл. Разведение раствора рекомендуется проводить непосредственно перед введением.
Для получения раствора эноксапарина натрия с концентрацией 3 мг/мл с помощью предварительно заполненного шприца 60 мг рекомендуется использовать емкость с инфузионным раствором 50 мл (т.е. с 0.9% раствором натрия хлорида или 5% раствором декстрозы). Из емкости с инфузионным раствором с помощью обычного шприца извлекается и удаляется 30 мл раствора. Эноксапарин натрия (содержимое шприца для п/к введения 60 мг) вводится в оставшиеся в емкости 20 мл инфузионного раствора. Содержимое емкости с разведенным раствором эноксапарина натрия осторожно перемешивается. Для введения с помощью шприца извлекается необходимый объем разведенного раствора эноксапарина натрия, который рассчитывается по формуле:
Объем разведенного раствора = Масса тела пациента (кг) × 0. 1
1
или с помощью представленной ниже таблицы
Объемы, которые должны вводиться в/в после разведения до концентрации 3 мг/мл
| Масса тела пациента, кг | Необходимая доза (0.3 мг/кг), мг | Необходимый для введения объем раствора, разведенного до концентрации 3 мг/мл |
| 45 | 13.5 | 4.5 |
| 50 | 15 | 5 |
| 55 | 16.5 | 5.5 |
| 60 | 18 | 6 |
| 65 | 19.5 | 6.5 |
| 70 | 21 | 7 |
| 75 | 22.5 | 7.5 |
| 80 | 24 | 8 |
| 85 | 25.5 | 8.5 |
| 90 | 27 | 9 |
| 95 | 28.5 | 9.5 |
| 100 | 30 | 10 |
| 105 | 31.5 | 10.5 |
| 110 | 33 | 11 |
| 115 | 34.5 | 11.5 |
| 120 | 36 | 12 |
| 125 | 37.5 | 12.5 |
| 130 | 39 | 13 |
| 135 | 40.5 | 13.5 |
| 140 | 42 | 14 |
| 145 | 43.5 | 14.5 |
| 150 | 45 | 15 |
Переключение между эноксапарином натрия и пероральными антикоагулянтами
Переключение между эноксапарином натрия и антагонистами витамина К (АВК)
Для мониторирования эффекта АВК необходимо наблюдение врача и проведение лабораторных исследований [протромбиновое время, представленное как МНО].
Т.к. для развития максимального эффекта АВК требуется время, терапия эноксапарином натрия должна продолжаться в постоянной дозе так долго, как необходимо для поддержания значений МНО (по данным двух последовательных определений) в желаемом терапевтическом диапазоне в зависимости от показаний.
Для пациентов, которые получают АВК, отмена АВК и введение первой дозы эноксапарина натрия должны проводиться после того, как МНО снизилось ниже границы терапевтического диапазона.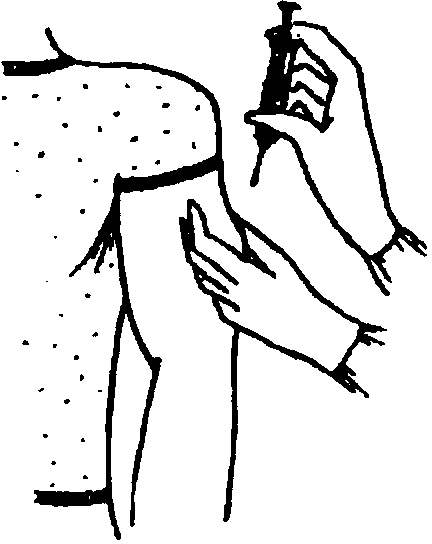
Переключение между эноксапарином натрия и пероральными антикоагулянтами прямого действия (ПОАК)
Отмена эноксапарина натрия и назначение ПОАК должны проводиться за 0-2 ч до момента очередного запланированного введения эноксапарина натрия в соответствии с инструкцией по применению пероральных антикоагулянтов.
Для пациентов, получающих ПОАК, введение первой дозы эноксапарина натрия и отмена пероральных антикоагулянтов прямого действия должны проводиться в момент времени, соответствующий очередному запланированному применению ПОАК.
Применение при спинальной/эпидуральной анестезии или люмбальной пункции
В случае применения антикоагулянтной терапии во время проведения эпидуральной или спинальной анестезии/аналгезии или люмбальной пункции, необходимо проведение неврологического мониторирования вследствие риска развития нейроаксиальных гематом.
Применение эноксапарина натрия в профилактических дозах
Установка или удаление катетера должно проводиться спустя как минимум 12 ч после последней инъекции профилактической дозы эноксапарина натрия.
При использовании непрерывной техники необходимо соблюдать по меньшей мере 12 ч интервал до удаления катетера.
У пациентов с КК 15-30 мл/мин следует рассмотреть вопрос об удвоении времени до момента пункции или введения/удаления катетера как минимум до 24 ч.
Предоперационное введение эноксапарина натрия за 2 ч до вмешательства в дозировке 20 мг несовместимо с проведением нейроаксиальной анестезии.
Применение эноксапарина натрия в терапевтических дозах
Установка или удаление катетера должно проводиться спустя как минимум 24 ч после последней инъекции терапевтической дозы эноксапарина натрия.
При использовании непрерывной техники необходимо соблюдать по меньшей мере 24 ч интервал до удаления катетера.
У пациентов с КК 15-30 мл/мин следует рассмотреть вопрос об удвоении времени до момента пункции или введения/удаления катетера как минимум до 48 ч.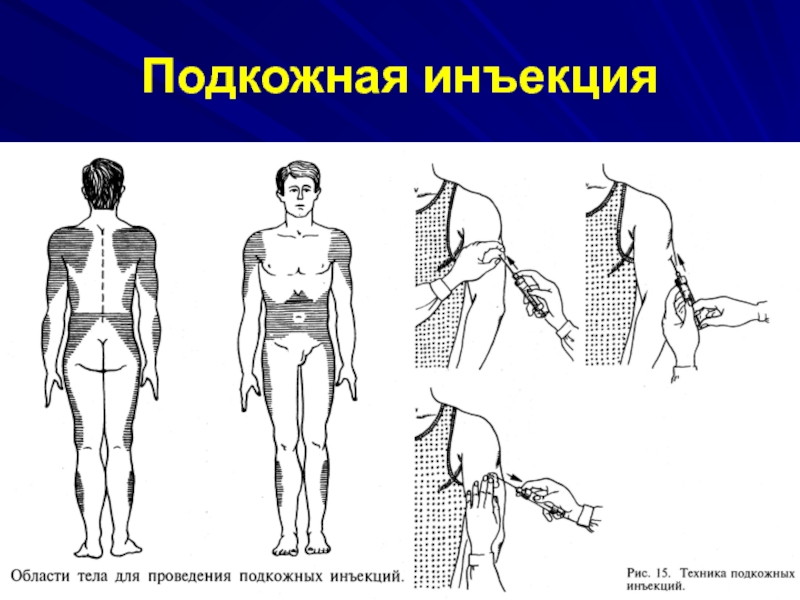
Пациентам, получающим эноксапарин натрия в дозах 0.75 мг/кг или 1 мг/кг массы тела 2 раза/сут, не следует вводить вторую дозу препарата с целью увеличения интервала перед установкой или заменой катетера. Точно так же следует рассмотреть вопрос о возможности отсрочки введения следующей дозы препарата, как минимум, на 4 ч, исходя из оценки соотношения польза/риск (риск развития тромбоза и кровотечений при проведении процедуры, с учетом наличия у пациентов факторов риска). В эти временные точки все еще продолжает выявляться анти-Ха активность препарата, и отсрочки по времени не являются гарантией того, что развития нейроаксиальной гематомы удастся избежать.
Режим дозирования у особых групп пациентов
Дети и подростки в возрасте до 18 лет
Безопасность и эффективность применения эноксапарина натрия у детей не установлены.
Пациенты пожилого возраста (старше 75 лет)
За исключением лечения инфаркта миокарда с подъемом сегмента ST для всех других показаний снижения доз эноксапарина натрия у пациентов пожилого возраста при отсутствии нарушений функции почек, не требуется.
Пациенты с нарушениями функции почек
Тяжелые нарушения функции почек (КК 15-30 мл/мин)
Применение эноксапарина натрия не рекомендуется пациентам с терминальной стадией хронической болезни почек (КК <15 мл/мин) ввиду отсутствия данных, кроме случаев профилактики тромбообразования в системе экстракорпорального кровообращения во время гемодиализа.
У пациентов с тяжелыми нарушениями функции почек (КК 15-30 мл/мин) доза эноксапарина натрия снижается в соответствии с представленными ниже таблицами, т.к. у этих пациентов отмечается увеличение системной экспозиции (продолжительности действия) препарата.
При применении препарата в терапевтических дозах рекомендуется следующая коррекция режима дозирования:
| Обычный режим дозирования | Режим дозирования при тяжелой почечной недостаточности |
| 1 мг/кг массы тела подкожно 2 раза/сут | 1 мг/кг массы тела п/к 1 раз/сут |
1. 5 мг/кг массы тела подкожно 1 раз/сут 5 мг/кг массы тела подкожно 1 раз/сут | 1 мг/кг массы тела п/к 1 раз/сут |
| Лечение острого инфаркта миокарда с подъемом сегмента ST у пациентов моложе 75 лет | |
| Однократно в/в болюсное введение 30 мг плюс 1 мг/кг массы тела п/к; с последующим п/к введением в дозе 1 мг/кг массы тела 2 раза/сут (максимально 100 мг для каждой из двух первых п/к инъекций) | Однократно в/в болюсное введение 30 мг плюс 1 мг/кг массы тела п/к; с последующим п/к введением в дозе 1 мг/кг массы тела 1 раз/сут (максимально 100 мг только для первой п/к инъекции) |
| Лечение острого инфаркта миокарда с подъемом сегмента ST у пациентов 75 лет и старше | |
| 0.75 мг/кг массы тела п/к 2 раза/сут без начального в/в болюсного введения (максимально 75 мг для каждой из двух первых п/к инъекций) | 1 мг/кг массы тела п/к 1 раз/сут без начального в/в болюсного введения (максимально 100 мг только для первой п/к инъекции) |
При применении препарата с профилактической целью рекомендуется коррекция режима дозирования, представленная в таблице ниже.
| Обычный режим дозирования | Режим дозирования при тяжелой почечной недостаточности |
| 40 мг п/к 1 раз/сут | 20 мг п/к 1 раз/сут |
| 20 мг п/к 1 раз/сут | 20 мг п/к 1 раз/сут |
Рекомендованная коррекция режима дозирования не применяется при гемодиализе.
Нарушения функции почек легкой (КК 50-80 мл/мин) и умеренной (КК 30-50 мл/мин) степени тяжести
Коррекции дозы не требуется, однако пациенты должны находиться под тщательным наблюдением врача.
Пациенты с нарушениями функции печени
В связи с отсутствием клинических исследований препарат Клексан® следует применять с осторожностью у пациентов с нарушениями функции печени.
Инструкция по самостоятельному выполнению инъекции препарата Клексан®(предварительно заполненный шприц с защитной системой иглы)
1. Вымойте руки и участок кожи (место для инъекции), в который Вы будете вводить препарат, водой с мылом. Высушите их.
Вымойте руки и участок кожи (место для инъекции), в который Вы будете вводить препарат, водой с мылом. Высушите их.
2. Примите удобное положение «сидя» или «лежа» и расслабьтесь. Убедитесь, что Вы хорошо видите место, в которое собираетесь вводить препарат. Оптимально использовать кресло для отдыха, шезлонг или кровать, обложенную подушками для опоры.
3. Выберите место для проведения инъекции в правой или левой части живота. Это место должно находиться на расстоянии как минимум 5 см от пупка по направлению к бокам. Не выполняйте самостоятельную инъекцию на расстоянии 5 см от пупка или вокруг имеющихся рубцов или кровоподтеков. Чередуйте места инъекций в правой и левой частях живота в зависимости от того, куда Вы вводили препарат в предыдущий раз.
4. Протрите место для инъекции тампоном, смоченным спиртом.
5. Осторожно снимите колпачок с иглы шприца с препаратом Клексан®. Отложите колпачок. Шприц предварительно заполнен и готов к использованию. Не нажимайте на поршень для вытеснения пузырьков воздуха до введения иглы в место инъекции. Это может привести к потере препарата. После удаления колпачка не допускайте прикосновения иглы к каким-либо предметам. Это необходимо для сохранения стерильности иглы.
6. Удерживайте шприц в руке, которой Вы пишете, так, как Вы держите карандаш, а другой рукой осторожно сожмите протертое спиртом место для введения препарата между большим и указательным пальцами так, чтобы образовать складку кожи. Удерживайте кожную складку все время, пока Вы вводите препарат.
7. Удерживайте шприц таким образом, чтобы игла была направлена вниз (вертикально под углом 90°). Введите иглу на всю ее длину в кожную складку.
8. Нажмите пальцем на поршень. Это обеспечит введение препарата в подкожную жировую ткань живота. Удерживайте кожную складку все время, пока Вы вводите препарат.
9. Извлеките иглу, потянув ее назад без отклонения от оси. Защитный механизм автоматически закроет иглу. Теперь можно прекратить удержание кожной складки. Система безопасности, обеспечивающая запуск защитного механизма, активируется только после введения всего содержимого шприца путем нажатия поршня на всю длину его хода.
Система безопасности, обеспечивающая запуск защитного механизма, активируется только после введения всего содержимого шприца путем нажатия поршня на всю длину его хода.
10. В целях предотвращения образования кровоподтека не растирайте место инъекции после введения препарата.
11. Поместите использованный шприц с защитным механизмом в контейнер для острых предметов. Плотно закройте контейнер крышкой и храните его в недоступном для детей месте.
При применении препарата строго придерживайтесь рекомендаций, представленных в инструкции, а также указаний врача или провизора. При возникновении вопросов обратитесь к врачу или провизору.
Manual Restraint and Common Compound Administration Routes in Mice and Rats
Этот протокол следует рассматривать как введение в обращение животного и вещества администрации предназначены для дополнения практического обучения, предлагаемые в объекте исследователя. Средства сдерживания, которая будет использоваться и маршруты вещества администрации следует рассматривать в опытно-конструкторских и при исследовании протокола или протокола комитета по этике написано.
Обучение в животном процедур, связанных с жизненно важна для успеха исследования. Для выполнения большинства экспериментов, животные должны быть обработаны научных сотрудников, и тем лучше животное обработки, меньше подвержены стрессу животного 3. Приучение животных нежный контакт с человеком может уменьшить стресс и делает животных более сговорчивым субъектов исследования 4,5. Обработка стресса было показано, влияют на некоторые виды исследований 6 и возможно это может повлиять на других. Сдержанность грызунов должна быть выполнена с осторожным, но твердым обработки (предварительноеРукоятка может привести к травмам грызунов и обработчик) и должно быть для самой короткой продолжительности практично. Сдержанность методы, как правило, выбирается в зависимости от размера животного или доступ искал. Например, обработка взрослых крыс за шкирку, хотя и возможно, часто встречался с сильным сопротивлением со стороны крыс, особенно если обработчик неопытен.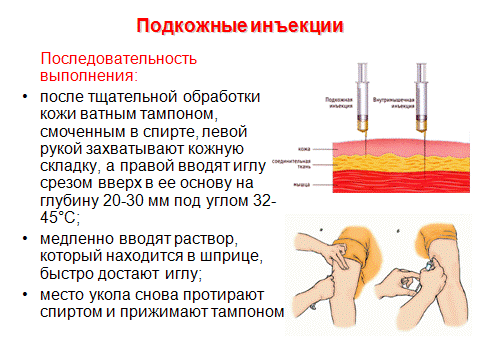 Проведение мыши или крысы вручную может сделать доступ к хвосту вены трудно и удерживающего устройства часто выбирают держать животное как можно более неподвижно.
Проведение мыши или крысы вручную может сделать доступ к хвосту вены трудно и удерживающего устройства часто выбирают держать животное как можно более неподвижно.
Когда исследователи обрабатывать животных, они часто стремятся вводить соединение или биологический для дальнейшего изучения. Путем введения вещества могут влиять на всасывание, биодоступность и пригодность для конкретного эксперимента. Знакомство с различными маршрутами должны предоставить исследователям возможность управлять своими вещества в как можно лучше для своих исследований. Например, маршрут, который способствует быстрому поглощению вещества, Таких, как внутривенного или внутрибрюшинного, не должны быть использованы, если исследователь хочет управлять вещества в более медленном действующий образом. Последние отзывы о некоторых из этих методов и соображения по объему, оборудования и растворенного вещества могут быть найдены в двух работах Тернера и др.. 1,7
Всякий раз, когда веществ должны быть введены в лабораторных грызунов, внимание должно быть уделено надлежащее размеров оборудования и объема вещества (приведены в Таблице 1). Неправильно размеров оборудования или большого объема может привести к дискомфорту, травмы или смерти животного. Как правило, вещества вводят парентерально являются стерильными, за исключением тех целей исследования было сделать это невозможно (например, бактериального исследования). Соединений и биологических препаратов должна быть в растворенное вещество или транспортное средство, которое будет иметь наименьшее воздействие на животных. Физиологических рН (7.3 -7.4), как правило, хорошо принята, особенно подкожных, внутримышечных и intraperitoneal маршрутов. Non-физиологических рН веществ в ведении этих маршрутов может привести к боли или некроза и повреждения тканей. Более широкий диапазон рН переносится с внутрижелудочного и внутривенно 7. В мелких грызунов, еще одним важным фактором является возможность охлаждения при больших объемах комнатной температуры жидкости даны. Если жидкость в настоящее время вводят внутривенно или внутрибрюшинно, особенно в поддержку больного животного, они должны быть нагреты до температуры тела (37 ° C).
Если жидкость в настоящее время вводят внутривенно или внутрибрюшинно, особенно в поддержку больного животного, они должны быть нагреты до температуры тела (37 ° C).
Пути введения обсуждаются в этом протоколе являются те, широко используются во многих научно-исследовательских программ, просты в освоении, и, как правило, не требуют анестезии. Почти бесконечное разнообразие путей введения возможны, однако, в том числе внутричерепного, интратекального, эпидуральная, интратрахеального, внутрикостного и внутрисуставные, чтобы назвать только некоторые из них. Обучение в этих специализированных путей введения должно быть получено от людей WHO имеют большой опыт работы с маршрута и хорошие результаты.
У грызунов, интраназально, как правило, используются для изучения вещества, введенные в легкие через более «естественным»; метод, чем интратрахеального закапывания. Мыши и крысы являются облигатными нос дышащих, так что заставить их вдыхать очень небольшое количество жидкости не сложно, даже в сознательном животных. Поскольку слизистая носа хорошо снабжается кровью сосудов, интраназального введения некоторых веществ могут быть похожи на внутривенного введения. Этот маршрут не рекомендуется у животных с ринитом, однако, так как это может поставить под угрозу поглощения. Попытки управлять большими объемами по интраназально может привести к одышке или утопление животных.
Внутримышечные инъекции обеспечивают быстрое всасывание веществ. Внутримышечные инъекции может быть сложным для крыс и мышей из-за их небольшого размера и, соответственно, мелкие мышцы. Они выполняются в задних ногс. В связи с потенциальным за повреждение седалищного нерва, четырехглавой мышцы бедра представляет собой мышечную ткань выбор.
Хотя и подкожные и внутрикожные маршруты включают кожу, существуют различия между биодоступность вещества помещают в кожу против подкожного слоя. Подкожное введение часто считается «осаждение» маршрута, с более медленными поглощения, чем другие маршруты, такие как внутривенного или внутрибрюшинного. Подкожные администрации используется для очень малых объемах вещества, как правило, иммуностимулирующие вещества, такие как адъювант-антиген смесей. В обоих случаях вводят вещества, должны быть физиологическим рН и не раздражает. Подкожные или подкожных инъекций не должна быть выполнена в загривок, так как это является широко используемым сайт для сдерживания грызунов.
Подкожные администрации используется для очень малых объемах вещества, как правило, иммуностимулирующие вещества, такие как адъювант-антиген смесей. В обоих случаях вводят вещества, должны быть физиологическим рН и не раздражает. Подкожные или подкожных инъекций не должна быть выполнена в загривок, так как это является широко используемым сайт для сдерживания грызунов.
Внутривенного и внутрибрюшинного введения часто считаются эквивалентными у грызунов. Внутривенно дозирования обеспечивают более гAPID поглощение соединений, однако, в то время как внутрибрюшинного введения следует считать эквивалентом перорального введения 8. Следует проявлять осторожность с соединениями вводят внутрибрюшинно так как они могут вызвать боль при неправильном буфер. Общий маршрут внутривенное введение болюса у грызунов с помощью хвоста вены. Если хронический внутривенного введения вещества, желательно, имплантация венозных или артериальных канюль должны быть рассмотрены. Вещества вводили внутривенно должны быть доставлены в асептических условиях и должны быть показаны безопасной ввести внутривенно. Например, вещества, которые могут вызывать гемолиз, тромбоз, васкулит или не подходят для внутривенного введения.
Внутрижелудочного или желудочный зонд маршрута часто используется для имитации общий маршрут дозирования у людей. Она также позволяет для точного дозирования веществ по сравнению с перорального введения через пищу или воду. Биодоступность соединенийвводят через зонд будет меняться в зависимости от ФРС / голодном состоянии животного, а также растворенного вещества или транспортное средство соединения или биологические. Желудочный зонд или кормления иглы должна быть соответствующего размера для животных используются, и должны быть очищены от животных, если одноразовые иглы через желудочный зонд не практично. Травмы в результате принудительного кормления не являются редкостью и включают в себя осаждение вещества в легких или разрыва желудка или пищевода. Обучение должно проходить под контролем опытных партий и осуществляется на эвтаназию животных, а затем анестезии животных (которые будут подвергнуты эвтаназии) до зонд на бодрствующих животных попытка.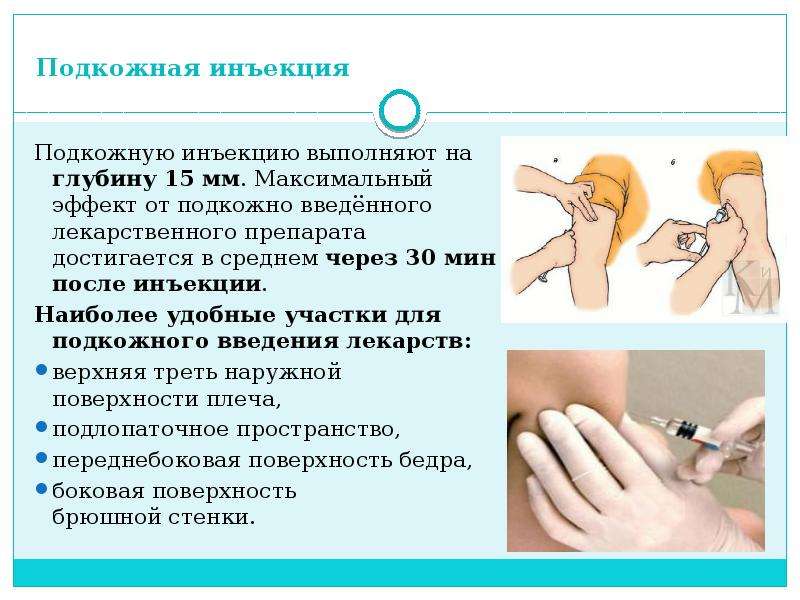 Первый зонд покушения на бодрствующих животных должны включать средних размеров животных и небольшие объемы вещества, такие как физиологический раствор, что не причинят вреда, если процедура идет наперекосяк. Животные должны быть тесно оцениваются на признаки бедствия, такие, как затрудненное дыхание, посинение, кровотечение или чрезмерное слюноотделение, после того, как зонд и эвтаназии в случае необходимости. Если euthanasia требуется, животное должно быть вскрытие, чтобы определить, почему зонд процедура не удалась.
Первый зонд покушения на бодрствующих животных должны включать средних размеров животных и небольшие объемы вещества, такие как физиологический раствор, что не причинят вреда, если процедура идет наперекосяк. Животные должны быть тесно оцениваются на признаки бедствия, такие, как затрудненное дыхание, посинение, кровотечение или чрезмерное слюноотделение, после того, как зонд и эвтаназии в случае необходимости. Если euthanasia требуется, животное должно быть вскрытие, чтобы определить, почему зонд процедура не удалась.
Как сделать укол кошке — 115 фото уколов в холку и видео инструкция как делаются внутривенные инъекции
КОГДА МОЖНО ДЕЛАТЬ УКОЛ КОШКЕ
Укол кошке делают в тех случаях, когда она болеет либо когда нужно сделать прививку. В случае, если кошку нужно лечить уколами от заболевания, это делается только по назначению ветеринара.
Если речь идет о прививке, то необходимые условия такие: кошка должна быть полностью здорова. Дело в том, что иммунитет животного ответит на вакцину правильно только в том случае, если он сейчас ничем не ослаблен.
Также кошкам вводят уколы во время и после родов, если это необходимо для стимуляции схваток. После родов уколы делаются с целью сократить матку, которая должна извергнуть последние выделения, и с целью усиления лактации.
Как правильно подобрать шприц
Шприц тоже подбирают в зависимости от лекарственного средства – его объема и места введения. Для укола в мышцу подойдут инструменты, объемом 1-10 мл. Если количество лекарства достаточно большое, для плавного введения следует приобретать шприц, у которого поршень снабжен специальным уплотнителем. При незначительном объеме раствора для инъекций (до 1 мл) используется инсулиновый шприц с удобной градуировкой.
Желательно, чтобы иголка, которой вводят препарат внутримышечно, была не слишком длинной. Бедренная и плечевая мышца кошки (особенно котят) небольшая, что повышает риск повреждения седалищного нерва или кости. Здесь тоже выручит инсулиновый шприц, оснащенный тонкой и короткой иглой.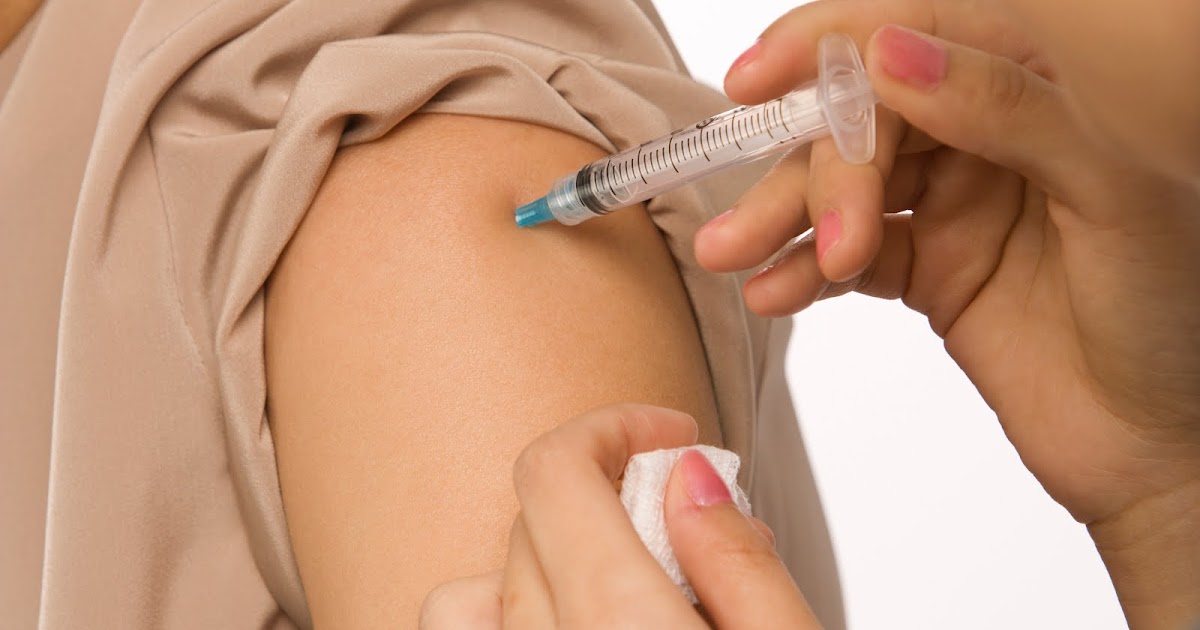 Укол в мышечную ткань более болезненный, чем под кожу, а тонкая острая игла немного снизит болевые ощущения.
Укол в мышечную ткань более болезненный, чем под кожу, а тонкая острая игла немного снизит болевые ощущения.
Подкожные инъекции переносятся животными легче – в холке находится не слишком много нервных рецепторов. Иглы можно брать подлиннее и потолще, а шприцы разного объема, в зависимости от показаний. Обычно количество лекарства, вводимого в подкожное пространство, больше, чем в мышцу.
При подборе инструмента для проведения инъекций кошке учитывают консистенцию препарата. Масляные растворы отличаются вязкостью, тягучестью и требуют большего диаметра игл.
Выбираем шприц для инъекции
Инструменты для домашних питомцев приобретают в обыкновенной аптеке для людей. Существуют три вида инъекций: внутримышечные, подкожные, внутривенные. Для каждого варианта требуются различные шприцы и иглы.
Для внутримышечной
Инъекция в этом случае осуществляется в мышцу задней или передней ноги кошки. Объёмы шприца допустимы 1, 2, 5, 10 мл. Если требуется ввести дозу свыше 1 мл, нужно выбирать трёхкомпонентные шприцы. Кроме иглы и поршня, в конструкцию входит плунжер, который позволяет мягко двигаться игле. Чёрный уплотнитель находится на конце поршня, куда вставляется игла.
После выбора правильного объёма следует определиться с иглой. Для кошки и особенно для котенка лучше выбирать тонкие иглы. При выборе шприца на 2,5 мл и более, иглу брать 30х0,6 мм или от «инсулинового шприца».
С дозами меньше 1 мл, хорошо справляются «инсулиновые шприцы». Своё название они получили от частого введения инсулина, больным сахарным диабетом. Инструмент имеет две положительные характеристики. Во-первых, у него есть плунжер для мягкого движения. Во-вторых, игла короткая. Новичкам не стоит переживать о глубине погружения иглы.
Важно! Игла должна быть очень острой. Если ей набиралось лекарство через резиновую пробку, иглу следует заменить.
Для подкожной
В этом случае инъекцию делают в холку животного. Так как шкура здесь мягкая, не так натянута, имеет мало нервных окончаний. Кошка меньше чувствует, а, следовательно, хорошо переносит даже больные уколы.
Так как шкура здесь мягкая, не так натянута, имеет мало нервных окончаний. Кошка меньше чувствует, а, следовательно, хорошо переносит даже больные уколы.
Объём шприца может быть различный, но иглу следует выбирать 30х0,6 мл. Это в том случае, если лекарство не на маслянистой основе.
Часто подкожные инъекции сопровождаются лекарствами с маслянистой структурой. Чтобы препарат не забил проходы в игле, нужно выбирать иглы большего диаметра, так как маслянистая и вязкая структура препарата быстро застывает. Например, если шприц объёмом на 3 мл, то иглу следует выбрать 40х0,7 мм и т. д.
Внутривенная инъекция проводится только специалистами.
ШПРИЦ ДЛЯ УКОЛОВ КОШКЕ
Для уколов кошке используются человеческие шприцы, которые можно приобрести в аптеке. Они не должны быть слишком тугими, чтобы не создавать проблем при введении лекарства, а также у них должна быть достаточно тонкая игла, т.к. толстая доставит животному больший дискомфорт. К тому же некоторые препараты набираются через резиновую крышку, в результате чего игла тупится — и вколоть ее в животное становится труднее. Поэтому нужно выбирать либо изначально очень острую, либо поменять иглу после набора препарата на новую.
Общее правило при выборе шприца такое: если объем лекарства не превышает 1 мл и лекарство не на масляной основе, то покупают инсулиновый шприц. Если лекарства больше, чем 1 мл, либо оно на масляной основе, берут шприцы объемом 2-5 мл. Миллилитры в народе называют кубиками, то есть, например, шприц на 2 мл можно назвать двухкубовым.
Если вы используете инсулиновый шприц, то это идеальный вариант. Его иголочка острая и короткая: ввести иглу глубже положенного у вас просто не получится. К счастью, для большинства типов препаратов инсулиновые шприцы подходят.
Но если вы делаете подкожный укол, инсулиновый шприц в пору не всегда, т.к. иногда необходимо ввести больше, чем 1 мл. Тогда берут шприцы, рассчитанные на то количество, которое нужно. По возможности выбирайте тот шприц, у которого меньше и тоньше игла. Если нужные вам шприцы продаются в комплекте с широкой и длинной иглой, вы можете приобрести шприцы с тонкими иглами отдельно и надеть эти иглы на нужные вам шприцы.
По возможности выбирайте тот шприц, у которого меньше и тоньше игла. Если нужные вам шприцы продаются в комплекте с широкой и длинной иглой, вы можете приобрести шприцы с тонкими иглами отдельно и надеть эти иглы на нужные вам шприцы.
Подготовка к инъекции
Перед тем, как поставить укол кошке, нужно приготовить все необходимое.
- Определить место, где будет проводиться процедура. Оно должно быть ровное, не скользкое, желательно, на уровне обычного стола.
- Перед тем как набирать лекарство, следует убедиться, что препарат непросрочен. Не будет лишним перечитать инструкцию к лекарству, а также назначение ветеринара по времени и дозировке.
- Холодный препарат нужно подогреть до температуры тела (достаточно некоторое время подержать зажатым в руке).
- Чтобы набрать лекарство из ампулы, ее верхнюю узкую часть надламывают, предварительно обхватив кусочком ваты.
- Порошковую форму средства нужно разбавить физраствором, новокаином или специальным раствором, идущим в комплекте (подробности о дозировке – уточнить у ветеринарного врача). Сначала в шприц набирают раствор, затем его впрыскивают в пузырек с порошком, растворяют лекарство легкими круговыми движениями (не встряхивая), набирают заново в шприц. После этого иглу желательно сменить.
- Когда лекарство набрано, следует избавиться от пузырьков воздуха – поднять шприц иглой кверху, не сильно постучать по цилиндру, добиваясь, чтобы пузырьки скопились под отверстием выхода лекарства, немного надавить на поршень, пока не выйдет воздух, и не появятся капли препарата.
Ненужные ватки, ампулы и другие предметы следует утилизировать, а подготовленный шприц можно ненадолго положить на чистую поверхность (тарелку, контейнер), закрыв иглу колпачком.
Подготовка к манипуляции
Для того чтобы сделать питомцу укол, понадобятся только лекарство, назначенное ветеринаром, и шприц. Его выбирают в зависимости от дозировки, способа введения и консистенции препарата. Дезинфицирующее средство не потребуется, поскольку кожный покров у представителей семейства кошачьих обладает антибактериальными свойствами. Специально подготавливать питомца к процедуре не нужно, но лучше, если он будет в хорошем расположении духа.
Специально подготавливать питомца к процедуре не нужно, но лучше, если он будет в хорошем расположении духа.
Что необходимо приобрести и приготовить?
Перед уколом необходимо внимательно ознакомиться с информацией на ампуле или флаконе. Если название не читается, препарат использовать нельзя. Также перед инъекцией проверяют целостность упаковки и срок годности.
По внешнему виду жидкость должна соответствовать описанию в инструкции. Если она поменяла свои свойства, использовать ее нельзя. Если препарат хранился в холодильнике, перед использованием его нужно согреть, подержав несколько минут в руке. Некоторые медикаменты выпускаются в виде порошка. Непосредственно перед введением его разводят прилагающейся жидкостью или водой для инъекций. Иногда используют новокаин, чтобы снизить болезненность, что особенно актуально при применении антибиотиков. При приготовлении раствора необходимо четко следовать инструкции ветеринара.
Инсулиновый шприц
Если доза не превышает 1 мл, рекомендуется использовать инсулиновый шприц – он позволяет точно отмерить нужное количество препарата. Диаметр иглы у него меньше, поэтому процедура будет менее болезненной. Небольшая длина не позволит иголке погрузиться слишком глубоко, что хорошо при внутримышечном введении препарата или выполнении инъекции котенку. Для укола под кожу иглу следует заменить на более длинную.
Если доза более 1 мл, следует приобрести трехкомпонентный шприц. В нем помимо иглы и поршня присутствует плунжер – черный резиновый уплотнитель, обеспечивающий плавный ход. Иглу, особенно если укол нужно сделать котенку, выбирают тонкую – 30х0,6 мм, однако для препаратов с маслянистой консистенцией такая не подойдет – густая жидкость забьет узкий проход. В этом случае используют шприц со съемной иглой 40х0,7 мм.
Ампулу с лекарством вскрывают специальной пилкой, сделав надпил в самом узком месте горлышка. При ее отсутствии можно воспользоваться металлической или стеклянной пилочкой для ногтей. На верхнюю часть сосуда кладут салфетку и резким движением надламывают стекло. Некоторые ампулы не требуют подпиливания и легко открываются при надламывании. Такие имеют ободок в месте сужения горлышка и красную, черную или зеленую точку над ним.
На верхнюю часть сосуда кладут салфетку и резким движением надламывают стекло. Некоторые ампулы не требуют подпиливания и легко открываются при надламывании. Такие имеют ободок в месте сужения горлышка и красную, черную или зеленую точку над ним.
Нужное количество медикамента набирают в шприц, затем в положении иглой вверх выпускают лишний воздух – постукивают по цилиндру и надавливают на поршень, пока не покажутся первые капли. Если лекарство находится во флаконе с резиновой крышкой, после забора иглу необходимо поменять. Набранный шприц закрывают колпачком, который снимают непосредственно перед инъекцией.
Как подготовить питомца к уколу?
Для укола лучше выбрать время, когда животное пребывает в спокойном расположении духа. Успех процедуры во многом зависит и от психологического настроя владельца. Его неуверенность и волнение обязательно передадутся животному, и оно тоже начнет нервничать. Необходимо успокоиться, повторить про себя алгоритм действий и только затем приступать к манипуляциям. Перед процедурой питомца берут на руки, гладят и успокаивают.
Чтобы отвлечь кота от неприятных ощущений, многие владельцы используют лакомства. Животному дают угощение и, когда оно начинает жевать, зажимают кожу в том месте, где будет сделан укол. Действие повторяют несколько раз, пока кот не перестанет реагировать на него.
Некоторые животные относительно спокойно переносят уколы, другие же нервничают, шипят, кусаются и вырываются. Чтобы обездвижить кошку, можно использовать полотенце или плед. В него заворачивают питомца, оставив открытым место для инъекции. Иногда удерживать строптивое животное и делать ему инъекцию в одиночку не получается. В этом случае необходимо привлечь помощника.
Существуют также специальные сумки-фиксаторы. Они позволяют проводить любые врачебные манипуляции и гигиенические процедуры. Задуматься о ее приобретении нужно, когда предстоит длительное лечение, особенно если питомец отличается буйным нравом. В последующем ее можно использовать для перевозки животного.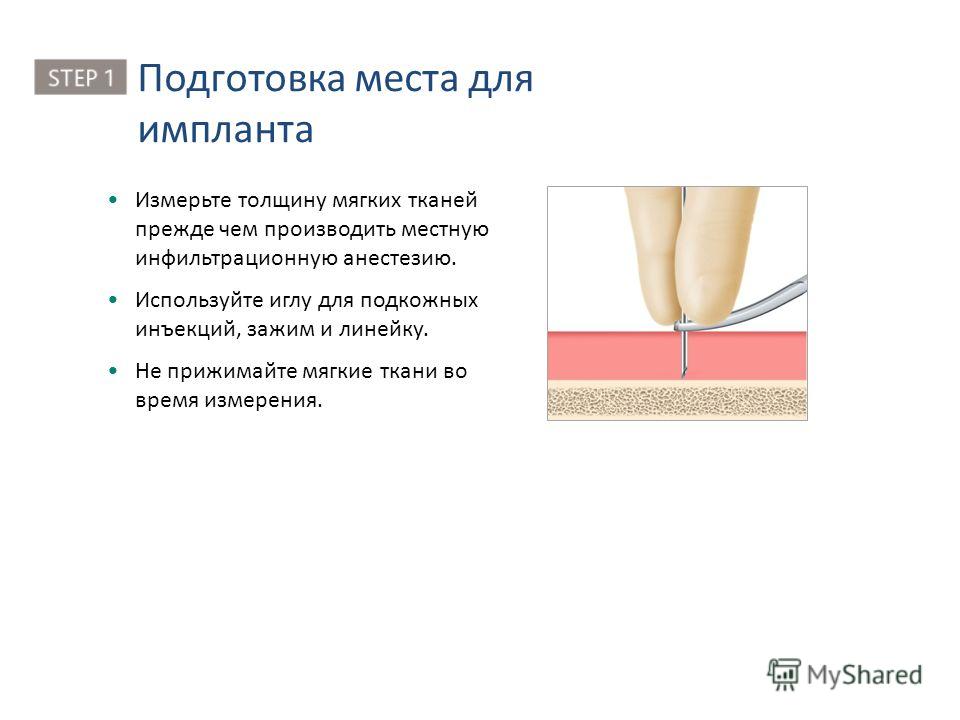
Возможные сложности
Для неспециалиста сделать внутримышечный укол может быть непросто, особенно в первый раз. Нужно помнить, что волнение передаётся питомцу, поэтому очень важно сохранять спокойствие. Инъекция необходима для того, чтобы помочь животному, поэтому чувство вины совершенно ни к чему.
Если после внутримышечного укола на поверхности кожи или шерсти появилась кровь, это считается вариантом нормы. Но если кровотечение не прекращается, то нужно на 15-20 минут приложить к месту манипуляции что-то прохладное. Важно при этом не переусердствовать и не переохладить место инъекции.
Хромота может сохраняться некоторое время от инъекции болезненными препаратами, но если конечность безжизненно повисла и потеряла подвижность — это повод обратиться за консультацией к специалисту.
Как сделать укол в бедро
Внутримышечный укол кошке делается в толщу бедренной или плечевой мышцы. Перед тем, как сделать инъекцию, необходимо прощупать мышцу, определить место введения, убедиться, что животное спокойно, а мышечная ткань расслаблена. Для релаксации можно предварительно помассировать конечность.
Угол введения иглы в бедро должен составлять примерно 90˚, глубина проникновения – не более сантиметра. Необходимо следить, чтобы игла не полностью входила в мышцу – между поверхностью тела и пластиком должен остаться промежуток.
Как только игла оказалась в мышечной ткани, нужно спокойно нажать на поршень и не торопясь ввести лекарство. Двигать, поворачивать, заглублять шприц во время постановки укола нельзя. Извлекают его в обратном направлении, быстрым движением.
Алгоритм постановки инъекции
Внутримышечный укол делается животным в область бедра или плеча. Игла вводится на одну треть длины, шприц держится крепко зажатым в руке.
Если лекарство находилось в холодильнике, согреть его до комнатной температуры, подержав в ладони. Место инъекции не должно иметь никаких кожных дефектов в виде ран или царапин.
Наберите точную дозу препарата в шприц. Прокручивающим движением зафиксируйте иглу, чтобы во время постановки инъекции она не сорвалась. Слегка надавливая на поршень, выпустите воздух, во избежание попадания его в кровеносный сосуд.
Успокойте своего питомца, погладьте. Если он переносит процедуру спокойно, просто придавливаем его нерабочей рукой к поверхности стола, держа за холку.
В случае, когда кот вырывается и пытается убежать, придется прибегнуть к помощи других членов семьи или соседей.
Место инъекции ничем обрабатывать не нужно.
Стороны введения меняем поочередно для лучшего рассасывания препарата. Это поможет избежать уплотнения и воспаления мышечных тканей.
Куда делать укол кошке
Несмотря на то, что в теории можно уклоть практически в любое место, есть места на теле животного, где это будет результативнее и не столь болезненно. Коту можно ввести инъекцию подкожно в холку (между лопаток) или внутримышечно в бедро. Мышечная ткань бедра располагает большим количеством сосудов, поэтому любое введённое лекарство очень быстро доставляется в кровь. В бедро вводят инъекцию, если препарат не очень болезненный. В некоторых случаях предпочтительнее внутримышечное введение, поэтому стоит внимательно читать инструкцию. Внутримышечные инъекции имеют ограничение по объёму — жидкость, введённая внутрь, вызывает большее расслоение мышц, что является микротравмой.
Кожа на холке более плотная, поэтому «болючие» растворы лучше адресовать именно этому месту — достаточно вспомнить, как дерутся животные и хватают друг друга именно за неё.
Подкожное введение
Для подкожной инъекции нужно оттянуть кожу от тела и сделать укол в складку. Получается, что идеальные места для подкожных уколов – холка и зона над коленом у задних ног. В этих местах можно легко приподнять кожу. Лучшим местом является холка, так как она специально создана для перетаскивания котят.
Как правильно сделать укол котёнку подкожно:
- Возьмите котёнка за холку левой рукой.
 Большой палец при этом должен смотреть в сторону хвоста, мизинец – у шеи.
Большой палец при этом должен смотреть в сторону хвоста, мизинец – у шеи. - Соберите кожу в складку, сильно оттягивать её не нужно.
- Иглу вводите параллельно позвоночнику под углом 45о, укол делается не между пальцами, а под ними у основания складки.
- Вводите иглу быстро и точно. Кожа на холке довольно толстая, понадобится усилие, но вы почувствуете момент прокола, когда игла «провалится». Для маленького котёнка иглу достаточно ввести на 0,5-1 см.
- Когда вы прокололи кожу, то шевелить иглой уже нельзя. Препарат вводится плавно, иначе можно доставить котёнку лишние болевые ощущения.
- После введения кожу не отпускайте, сначала достаньте иглу, а затем отпустите холку.
- После инъекции обеззараживать место введения необязательно. Но если выступили капли крови, то их можно убрать салфеткой.
Скорость и объём введения препарата
Маленькому котёнку можно ввести довольно много раствора – до 2-3 миллилитров. Скорость введения лекарства для подкожных инъекций не имеет значения, но всё же лучше не спешить.
Как сделать подкожный укол
Сделать укол кошке под кожу проще, чем в бедро. Во-первых, холка считается менее чувствительной к механическим воздействиям (не зря кошки таскают детенышей именно за холку), поэтому это место идеально подходит для введения болезненных растворов. Во-вторых, подкожно можно вводить гораздо большие объемы лекарственных растворов (до 70-90 мл), чем в бедренную часть. В третьих, отсутствует риск попадания иглы в кость, сустав или нерв, как это бывает при внутримышечном введении. Единственный момент, которому нужно уделить особое внимание, – кожа здесь толще бедренной части, поэтому чтобы ее проткнуть, нужно приложить усилие.
Техника введения инъекции под кожу следующая:
- одной рукой в области холки кожа нужно собрать в складку;
- другой рукой под оттянутую кверху кожу ближе к туловищу с некоторым усилием ввести иглу под углом 45˚ по отношению к поверхности тела;
- ввести лекарственный препарат;
- извлечь шприц;
- отпустить кожу.

Желательно, чтобы кто-то со стороны во время проведения процедуры немного прижал книзу голову и заднюю часть позвоночника питомца.
Важно! При отсутствии опыта подкожного введения лекарства кошке имеется риск проткнуть кожу насквозь. Такая вероятность обусловлена именно толщиной кожи и ее сопротивлением во время прокалывания иглой. Поэтому в процессе инъекции нужно обратить внимание на противоположную сторону складки – если на ней появились капельки, иглу надо немного потянуть на себя, а затем продолжить процедуру.
Виды инъекций
Введение лекарственных веществ небольшими дозами носит название «инъекция». Инъекции имеют большое значение при лечении животных, так как лекарственное вещество попадает напрямую в кровь, минуя пищеварительный тракт и не подвергаясь действию пищеварительных ферментов, и с ее помощью быстро действует на организм.
На что стоит обратить внимание перед проведением инъекции:
- Асептика: шприцы, иглы, место инъекции, руки должны быть стерильными;
- Вводить лекарственные растворы необходимо спокойно и медленно;
- Необходимо следить за тем, чтобы в вводимом лекарственном растворе не было пузырьков воздуха.
По видам инъекции подразделяются на:
- подкожные;
- внутримышечные;
- внутривенные;
- внутрикостные;
- внутрибрюшинные.
Подкожная инъекция
Заключается в том, что лекарственные вещества вводятся животному под кожу.
Техника выполнения:
кожа в области холки/бедра оттягивается, образуя складку, в основание данной складки вводят иглу на 2-3 см, параллельно позвоночнику. После инъекции в месте укола можно сделать легкий массаж для снижения болевых ощущений.
Внутримышечная инъекция
Вид инъекции, при котором лекарственные вещества вводятся непосредственно в мышцу.
Техника выполнения:
для внутримышечно инъекции выбирают место с наименьшим прохождением крупных кровеносных сосудов и нервов.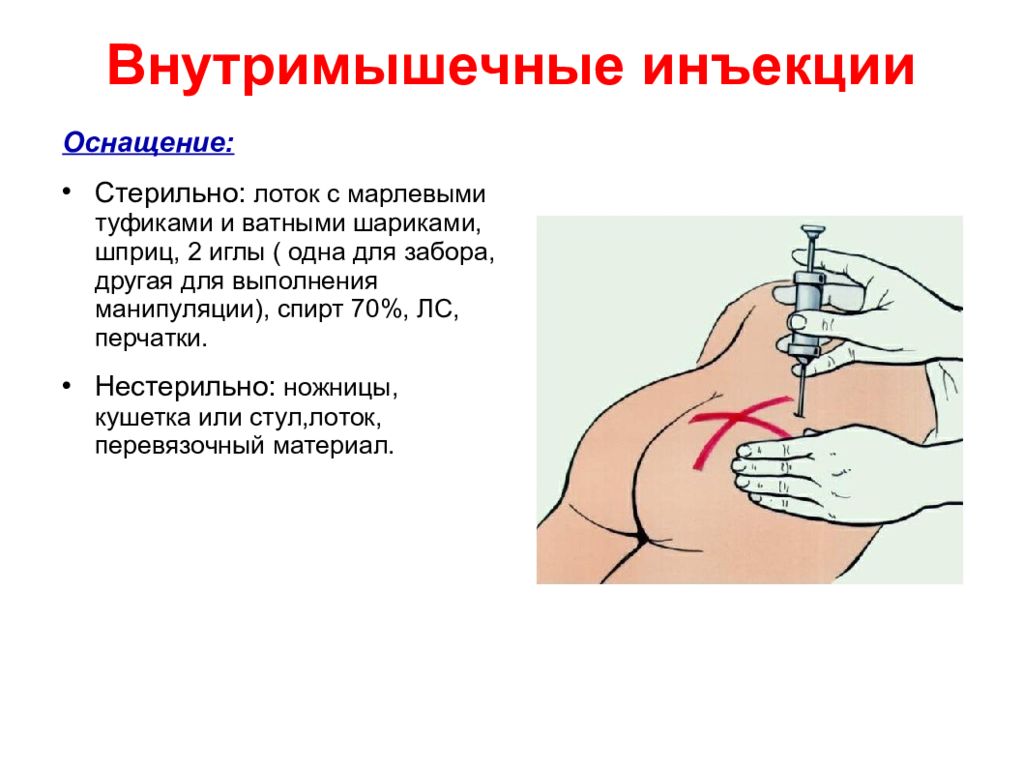 К таким относят мышцу бедра/плеча. Иглу вводят перпендикулярно поверхности тела животного на глубину 3-4 см.
К таким относят мышцу бедра/плеча. Иглу вводят перпендикулярно поверхности тела животного на глубину 3-4 см.
Внутривенная инъекция
Способ отличается быстротой действия лекарственного вещества. Преимуществом нужно также считать возможность введения раздражающих, красящих веществ, которые при подкожном или внутримышечном применении вызывают отек, некроз ткани.
Техника выполнения:
инъекцию проводят в плюсневую/яремную вены и латеральную вену сафену. Иглу (срезом к себе) вкалывают через кожу в вену и направляют против тока крови под углом 40—45° к поверхности кожи. Стремятся одним ударом пробить кожу и стенку вены. Если это удалось, то кровь тотчас же вытекает ровной, плавной струей. Присоединив шприц с заданным лекарственным раствором, медленно вводят его в полость вены.
После окончания вливания вену сжимают выше места укола, ткани вокруг иглы прижимают пальцами и только после этого извлекают иглу.
Внутрикостная инъекция
Введение лекарственных средств в трубчатые кости животных. Как правило, используется для лечения котят и щенков в первые месяцы жизни.
Техника выполнения:
инъекцию проводят в проксимальный/ дистальный отдел большеберцовой кости/ дистальный отдел бедренной кости/грудину/таз.
Внутрибрюшинная инъекция
Выполняется, как правило, при отсутствии возможности ввести лекарственные вещества другим путем, необходимость более быстрого их воздействия на организм.
Техника выполнения:
инъекцию делают в области живота. Оттягивается кожная складка и производится прокол в ее основание, после чего вводят иглу вдоль складки, прокалывая брюшную стенку, и вводят раствор.
Лечение в ветцентре доктора Воронцова
Если вашему питомцу необходимо сделать уколы или провести другие процедуры — приходите к нашу ветклинику. Ветцентр Воронцова находится в Москве, ЮАО, недалеко от пересечения МКАД и Каширского шоссе. Точный адрес: Совхоз им. Ленина, дом 3а (посмотрите схему проезда), метро Домодедовская, Зябликово, Орехово, Красногвардейская.
Запись на приём и консультации по телефонам:
+7(495) 740-48-59 +7(936) 001-03-04
Техника введения
Скорость введения лекарства играет роль при внутримышечном уколе. Чем больше лекарства, тем медленнее его надо вводить. Например, объём 1 мл надо растянуть на 2-3 сек, а 0,5 мл ввести за одну секунду.
Инъекции расслаивают мышцы и тем самым наносят микротравмы организму. Поэтому применяют определённый расчёт для введения нужного количества лекарства для кошек различной массы. В одно место для средней кошки весом 4 кг должно достаться 1 мл препарата. Если надо ввести большее количество, то колоть необходимо в несколько мест.
При подкожном уколе скорость введения лекарств не имеет существенного значения. Количество жидкости на 1 кг ограничивается 70 мл.
Внутримышечная инъекция
Чтобы лекарство быстро подействовало, делают в основном внутримышечный укол. Лучшим местом для инъекции считается середина бедра.
Алгоритм действий
Подготовка:
- Процедура пройдёт быстро и успешно, если провести подготовительные работы. Заранее выкладываем на стол ватку, шприц, лекарство, пилку, спирт.
- Читаем внимательно инструкцию. Допустим, вы заметили несоответствие с рецептом ветеринара. Позвоните врачу и выясните до того, как приступите к инъекции.
- Руки помойте с мылом и протрите спиртом.
- Перед тем как подпилить ампулу, удостоверьтесь, что лекарство находится в ее нижней части. Если лекарство попало в узкую часть флакона, постучите пальцем по стенкам и распределите его правильно.
- Направьте иглу в срезанное горлышко и переверните ампулу. Таким образом, будет удобнее проводить набор жидкости.
- Как только раствор набран в шприц, переверните шприц вверх иглой, чтобы воздушные капли поднялись вверх. Нажмите поршень до тех пор, пока игла не наполнится лекарством, а воздух будет выгнан.
- Не волнуйтесь перед процедурой, иначе кошка это почувствует и будет взволнована и напряжена.
 Нужно успокоить кошку ласкательными движениями, чтобы расслабить мышцы.
Нужно успокоить кошку ласкательными движениями, чтобы расслабить мышцы. - Смазывать место укола ничем не нужно, так как это может только повредить антибактериальный слой кожи.
Инъекция:
- Если есть напарник, пусть положит кошку на бок и будет придерживать за лапы. Для самостоятельных действий можно воспользоваться сумкой фиксатором для уколов. Также используйте большую прищепку. Пристегните её за холку. Кошка будет думать, что её кто-то держит, и будет сидеть спокойно. Для хозяина есть возможность работать обеими руками.
- Пальцами заранее прощупайте кость, чтобы не попасть в нее иглой.
- Не нужно зажимать место укола в мышце.
- Некоторые лекарства не должны попадать в сосуды. Поэтому во время укола оттяните поршень и удостоверьтесь, что кровь не вошла в шприц и спокойно вводите раствор. Если кровь есть, вытащите иглу и сделайте новый прокол.
- Иглу вводите в середину бедра на 10 мм под углом в 45 градусов.
- Скорость введения зависит от количества раствора. Каждый мл лекарства нужно вводить не менее 2-3 секунд, каждый последующий мл вводится медленнее.
- После введения жидкости иглу вытащить под тем же наклоном, что вставляли раньше. Протирать место укола не надо.
Как сделать укол взрослому животному или котенку?
Жидкие медикаменты вводят подкожно, внутримышечно и внутривенно. Куда именно колоть лекарство, определяет врач. Самый простой вариант – укол под кожу, с ним справится даже неопытный владелец. Внутримышечная инъекция – более сложный и болезненный процесс, однако и ее вполне реально сделать в домашних условиях, в отличие от внутривенного укола, который следует доверить профессионалу.
Техника выполнения подкожной инъекции
Подкожную инъекцию обычно делают между лопаток, реже – в коленную складку. Холка у кошек – область с низкой чувствительностью. В большинстве случаев процедура проходит безболезненно, поскольку здесь расположено мало нервных окончаний. Подкожно-жировой слой хорошо снабжается кровью, поэтому компоненты лекарства быстро достигают цели.
Подкожно-жировой слой хорошо снабжается кровью, поэтому компоненты лекарства быстро достигают цели.
Укол лучше делать, когда животное расположено на ровной поверхности, но можно также посадить его на колени. Успокоив и зафиксировав питомца в удобном положении, сразу приступают к манипуляциям:
- Немного оттягивают кожу на холке между лопатками.
- Под основание образовавшейся складки втыкают иглу, направляя ее под углом в 45 градусов к поверхности (параллельно позвоночнику). Кожа в этом месте толстая, поэтому придется приложить некоторое усилие.
- Иглу углубляют примерно на 1 сантиметр, затем вводят препарат, плавно нажимая на поршень. Скорость введения медикамента при подкожном уколе особой роли не играет.
- Как только шприц опустеет, иглу извлекают одним быстрым движением по той же траектории, что и при введении.
- Складку отпускают, место укола слегка массируют, чтобы лекарство равномерно распределилось.
Какие осложнения могут быть
Введение лекарственных растворов, независимо от места травмирует окружающие ткани. Осложнения могут возникнуть не только при неумелом проведении процедуры, но и у опытного специалиста. Чаще всего встречаются следующие негативные последствия уколов:
- гематомы – образуются из-за повреждения кровеносного сосуда иглой и проникновения крови в соседние ткани, не требуют специального лечения, проходят сами;
- кровь, выступающая после извлечения иглы – так же, как и в предыдущем случае, служит признаком повреждения кровеносного сосуда, для остановки кровотечения достаточно приложит к ранке холод;
- шишка, уплотнение, припухлость на месте инъекции – может иметь несколько причин, например: слишком быстрое введение лекарства, проникновение инфекции в ранку, индивидуальная реакция тканей и другие, если шишка не проходит долго, а самочувствие кошки ухудшается, нужно показать питомца специалисту;
- хромота – может быть следствием самого укола, как повреждения мягких тканей, например, при сильной болезненности раствора, или результатом попадания иглы в седалищный нерв; в последнем случае (если повреждение сохраняется дольше 2-3 суток, а лапа остается неподвижной) нужно посетить ветеринара;
- отклонения в поведении – нормальная реакция животного, проходящая самостоятельно со временем; кошка может испытывать панику, избегать прикосновений, вздрагивать и так далее;
- повышение температуры тела – чаще происходит как реакция на введенный раствор, проявление аллергии, а также, если при проведении процедуры не была соблюдена стерильность, и в ранку попала инфекция.

Дополнительные симптомы, на которые нужно обратить внимание и обратиться к врачу: гной из места прокола кожи, болезненные уплотнения, отказ от еды, утрата активности, апатия в течение более 3-х дней после укола.
Какие возможны осложнения и как помочь кошке?
Укол – несложная медицинская манипуляция, однако и она способна вызвать ряд осложнений:
- Кровотечение. Если через 15–20 минут после того, как был приложен холод, кровь не останавливается, необходимо обратиться к ветеринару.
- Аллергические реакции. Возникают при гиперчувствительности к компонентам препарата, проявляются в виде отека, зуда, слезоточивости, чихания, повышения температуры.
- Уплотнение. Образуется после укола при слишком быстром введении лекарства, причиняет кошке дискомфорт. Предотвратить его появление можно, помассировав место инъекции.
- Гематома. Возникает из-за кровоизлияния, вызванного травмированием кровеносных сосудов иглой. При проникновении внутрь болезнетворных бактерий происходит инфицирование и нагноение.
- Хромота. Чаще всего наблюдается при введении раздражающих препаратов и медикаментов на основе дротаверина. При повреждении пучка нервов могут развиться параличи и парезы, поэтому если по истечении 2–3 дней подвижность не восстановилась, кошка волочит ногу, необходимо посетить врача.
- Саркома. Быстро растущее злокачественное новообразование чаще возникает в районе холки. Причиной его появления является попадание медикамента с раздражающим действием в область плотной соединительной ткани с развитием воспаления. При обнаружении припухлости, которая не проходит в течение нескольких недель, нужно обратиться к врачу, чтобы исключить опухоль.
- Жировая эмболия. При нарушении техники выполнения укола лекарство на масляной основе может привести к закупорке сосуда. Это затрудняет кровоснабжение, в тяжелых случаях вызывает отмирание тканей.
 К патологии приводят: слишком быстрое введение препарата, нарушение правил асептики, использование холодных растворов.
К патологии приводят: слишком быстрое введение препарата, нарушение правил асептики, использование холодных растворов.
Сделать укол кошке под лопатку в домашних условиях может каждый владелец, поскольку на практике все гораздо проще, чем в теории. Однако не стоит занижать значимость теоретических знаний, ведь именно эта информация оберегает вашего питомца от распространенных негативных последствий неопытности.
Возможные последствия
Иногда процедура не проходит без последствий. Поэтому к ним надо быть готовыми, чтобы облегчить участь кошке. Рассмотрим самые распространенные.
Кровь на месте укола
Иногда после укола замечаете кровяную каплю. Возможно, повреждён кровеносный сосуд. Если крови немного, то нужно взять лед, обернуть его в полотенце и приложить на рану. После 10-20 минут всё пройдёт. Если рана кровоточит после приложения холода, немедленно обращайтесь к ветеринару.
Образование шишек и припухлостей
Постинъекционные абсцессы являются следствием неудачного укола. В рану попадает бактериальная инфекция. Второй причиной служит переохлаждение питомца в инъекционной зоне. Последствия: повышенная температура, лихорадка, беспокойность. У кошки образуются болезненные, гнойные капсулы, которые удаляют хирургическим вмешательством.
Обычно же припухлости и шишки после уколов на здоровье питомца не отражаются. Со временем они рассосутся сами без участия ветеринара.
Хромота
Появление хромоты задней конечности частенько появляется после уколов. По мнению ветеринаров, волноваться по этому поводу не стоит. Хромота пройдёт через несколько дней.
Но если кошка тянет ногу несколько недель, надо обращаться к профессиональным ветеринарам, чтобы предупредить заболевание на ранней стадии. Врачи проведут серию новокаиновых блокад.
Изменение поведения кошки
Питомец сильно меняется после уколов: нервный, не даёт себя гладить. Специалисты объясняют это психологической атакой. Кошки боятся людей в белых халатах, уколов. Чтобы привести её в первоначальное состояние, нужно дать питомцу время. Со временем он всё забудет и будет активным, ласковым по-прежнему. Ускорить процесс можно любимой едой, побалуйте кошку вкусностями, и она ответит на заботу незамедлительно.
Кошки боятся людей в белых халатах, уколов. Чтобы привести её в первоначальное состояние, нужно дать питомцу время. Со временем он всё забудет и будет активным, ласковым по-прежнему. Ускорить процесс можно любимой едой, побалуйте кошку вкусностями, и она ответит на заботу незамедлительно.
Повышение температуры
Когда температура повысилась в результате прививки, реакция считается нормальной. После 2-3 дней все симптомы исчезнут. Если же температура продолжает держаться после 3 дней, следует обратиться к ветеринару. Здесь могут появиться осложнения, связанные с аллергией, параличом. На основе выявленных осложнений назначается лечение.
Более редкий случай повышения температуры связан с абсцессом после инъекций. Следует обратиться к ветеринару для удаления гнойного уплотнения.
Лечение домашних питомцев экономичнее проводить в домашних условиях. Но перед тем как делать выбор, стоит задуматься о том, готовы ли вы в полной мере отвечать за свои действия. Иногда правильным решением может быть довериться профессионалам. Делитесь с нами и читателями в комментариях практическими советами как вы делаете укол своей кошке.
Когда ветеринарный врач назначает домашним питомцам курс инъекций, не все владельцы имеют возможность привозить животное в клинику. Также не у каждого хозяина найдется сосед или знакомый (родственник), обладающий опытом постановки уколов. Кроме того, бывают случаи, когда питомцу нужно срочно сделать инъекцию, но обратиться к кому-либо нет возможности (на даче или в поездке). Поэтому каждому владельцу нужно иметь представление, как поставить укол кошке.
Полезные рекомендации
Чтобы самостоятельно сделать укол кошке и избежать осложнений, нужно придерживаться следующих рекомендаций:
- для инъекций следует использовать только стерильный шприц, который после проведения процедуры подлежит утилизации;
- иглу нельзя трогать руками, в противном случае она подлежит замене;
- перед проведением процедуры питомца лучше зафиксировать в неподвижном состоянии, оставив открытым только место введения шприца (можно использовать шлейку, плед, простынь и другие подсобные предметы) или пригласить кого-нибудь со стороны придержать кошку;
- как правило, инъекции делаются в неповрежденный участок кожи, поэтому если у животного имеется какое-либо кожное заболевание, нужно предварительно уточнить этот вопрос у ветеринарного врача;
- дезинфицировать место введения шприца не нужно, но свои руки хозяин должен предварительно вымыть с мылом и обработать антисептиком;
- если врач назначил инъекции каждый день или по нескольку в день, лучше всего ставить уколы в лапу поочередно – в правую и левую или переднюю и заднюю, чтобы избежать сильной травматизации тканей кошки и дать возможность их заживления;
- нельзя допускать, чтобы в кровоток попало лекарство на масляной основе; удостовериться, что игла не попала в кровеносный сосуд можно, немного оттянув поршень на себя после введения шприца – отсутствие примеси крови в растворе говорит о том, что сосуды не задеты, и можно продолжать процедуру;
- нельзя вводить одновременно в одном шприце более одного лекарственного препарата, если это не разрешено специалистом.

Для поддержки усатого питомца в процессе проведения процедуры, а также до и после нее нужно максимально ласково разговаривать с ним, поглаживать, успокаивать. По окончании манипуляций следует дать кошке что-нибудь вкусненькое.
Самостоятельно сделать укол кошке может каждый владелец, главное – желание. Хорошо, если навык не пригодится, но овладеть им будет совсем не лишним.
Подготовка и правила
Большинство ошибок и их плачевных последствий связаны с неопытностью владельца, навредить не хотели, но так получилось. Существует ряд правил, они элементарны, их не нужно учить, но нужно понять. Первое и основное правило – это чистота. Перед тем как сделать кошке укол в лопатку вымойте руки, используйте только новые шприцы и иглы.
Обеззараживать кожу и шерсть кошки не нужно, при условии, что область, в которую вы делаете уколы, не воспалена. Ветеринары категорически не советуют делать инъекции в те места, где кожа нездорова. Второй вариант, кроме холки, это складка кожи возле колена, в эту область колоть немного больно, но удобно и безопасно.
Перед самой инъекцией вам нужно подобрать шприц и подготовить препарат. Выбор шприца – дело личное, но нужно использовать максимально тонкую иглу.
Инсулиновые шприцы не совсем подходят для уколов под холку, поскольку игла может погнуться о кожу, а у крупных кошек, велик шанс вовсе ее не проколоть. Оптимальный выход, это использование обычного шприца нужно объема, но с заменой иглы:
- Если вы колите масляный или разведенный из порошка препарат – игла от шприца на 3 куба.
- Если лекарство жидкое и не тянется – игла от шприца на 2 куба.
Шприц любого объема снабжен шкалой делений. Подготавливая укол, нужно считать не объем препарата, а объем действующего вещества. Многие лекарства выпускаются в разной дозировке, то есть в 1 мл препарата может быть разная массовая доля самого лекарства.
Обратите внимание! После укола в шприце остается немного препарата, но это не значит, что нужно набирать больше лекарства, чтобы перекрыть недостачу.
Шкала учитывает этот остаток, поэтому набирайте ровно столько препарата, сколько нужно для укола.
Подготовка препарата включает несколько важных этапов. Обязательно проверьте название, нанесенное на ампулу. Вы сами, ваши родственники или сотрудники аптеки могут перепутать ампулы в любой момент. По санитарно-гигиеническим нормам, срок годности препарата нанесен на каждую ампулу и его нужно проверять, поскольку ошибки случаются и в одной упаковке могут попасться бутылочки, датированные в разное время.
После того как вы вскрыли ампулу, препарат начал воздействовать с кислородом. В инструкции должна содержаться информация о том, сколько препарат может храниться после вскрытия.
Несколько общих советов:
- Не храните лекарство в открытой ампуле, его лучше набрать в шприц.
- Если препарат можно хранить, заверните его в бумагу и поместите в холодильник (темно и прохладно).
- Не храните препараты в шприцах более 72 часов, если врач не посоветовал обратное.
- Препараты, которые фасуются в бутылки с резиновыми пробкам, чаще всего, можно хранить более 72 часов, но до 30 дней.
- Практически все «живые» препараты, которые нужно разводить из порошка, остаются действенными не более 72 часов.
- Не смешивайте несколько препаратов в одном шприце, если это не назначено лечащим врачом.
Внимательно читайте инструкцию, особенно пункты, описывающие вид лекарства и его назначение. Обычно аннотация содержит информацию о том, какого цвета и консистенции должен быть раствор. Если вы не уверенны, что видите аналогичное описанному, лучше не использовать препарат.
Назначения содержат информацию о том, для кого предназначен препарат (люди, кошки, собаки). Будьте внимательны, поскольку некоторые лекарства для собак могут существенно навредить кошкам.
Следующий шаг подготовки – это стерильность. Вымойте руки, распакуйте новый шприц и ампулу с препаратом. Не трогайте иглу руками и не снимайте защитный колпачок до забора препарата. Набрав жидкость, снова закройте колпачок непосредственно до укола. Во время забора из ампулы, в шприц могу попасть пузырьки воздуха – это не страшно. Поднимите шприц вертикально, постучите по нему, а когда воздух поднимается, выгоните его легким нажатием поршня.
Набрав жидкость, снова закройте колпачок непосредственно до укола. Во время забора из ампулы, в шприц могу попасть пузырьки воздуха – это не страшно. Поднимите шприц вертикально, постучите по нему, а когда воздух поднимается, выгоните его легким нажатием поршня.
Важно! Для каждого укола нужно использовать новую иглу, это мера предосторожности и элементарный гуманизм. Металл, из которого изготавливаются иглы, гибкий и мягкий, после прокола кожи на нем образовываются обратные крючки-заусенки, которые усложняют повторный прокол.
Куда делать укол кошке от котов
Котёнка ну совсем не хочется, да и период кошачьей половой охоты пережить непросто? В этом случае решают вопрос стерилизацией животного. Но некоторые владельцы отчего-то считают, что нет ничего проще, чем подавить инстинкт размножения, забывая о том, что последствия такого решения могут быть очень плачевными.
Если непременно хочется поэкспериментировать со своей кошкой и поставить ей укол «от кота», то всё равно придётся посетить ветеринара — это должен быть момент до начала течки, а никак не во время неё. Врач сам введёт лекарство, а затем, через 3 месяца по схеме будет сделана следующая инъекция. Третью ампулу вводят через 4 месяца, а все следующие через каждые 5 месяцев.
Почему не стоит делать уколы самостоятельно? Это большой риск и без неопытного человека, поэтому весь процесс должен обязательно контролироваться врачом.
как делают блокаду боли в суставах и позвоночнике и где в Москве можно сделать укол-блокаду боли?
Боль в суставах встречается чаще, чем любая другая хроническая боль. По данным одного американского исследования[1], 22,7% взрослого населения Америки страдает от артрита, а это 52,5 миллиона человек. К 2030 году, по прогнозам ученых, от болей в суставах будет страдать каждый четвертый взрослый. Хроническая боль в суставах значительно ухудшает жизнь человека, и медики ищут все новые и новые способы борьбы.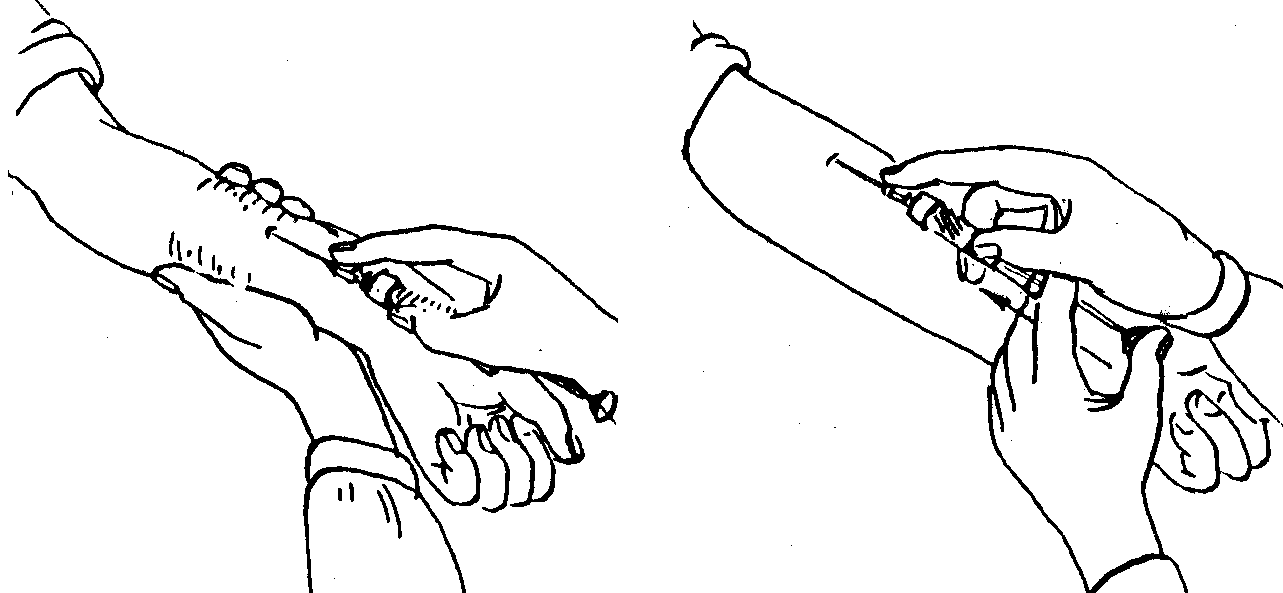 Лечение включает в себя прием лекарств, физиотерапию и даже операции по замене сустава. Одним из способов уменьшить боль является укол-блокада.
Лечение включает в себя прием лекарств, физиотерапию и даже операции по замене сустава. Одним из способов уменьшить боль является укол-блокада.
Лечебная блокада: что такое обезболивание при помощи уколов
Чтобы быстро помочь при боли в суставах, в ткани с помощью тонкой иглы вводятся различные препараты. Введение лекарственных веществ прерывает передачу болевых импульсов и сразу приносит облегчение пациенту. Выполнение медикаментозных блокад начало развиваться как направление в анестезиологии. Так, различные блокады использовались, например, при хирургических операциях на конечностях. Однако не меньшее значение играют блокады в лечении различных хронических болей. В частности, эффектами от лечебной блокады при остеохондрозе позвоночника и проблемах с суставами являются:
- быстрое уменьшение боли;
- уменьшение спазма мышц;
- уменьшение воспаления и отека тканей;
- улучшение подвижности;
- улучшение кровоснабжения сустава.
Дополнительное преимущество местного введения лекарственных веществ — отсутствие системного действия и побочных эффектов. Например, можно избежать негативного влияния на желудок, возникающего при приеме нестероидных противовоспалительных препаратов. К тому же при местном введении создается высокая концентрация лекарственных препаратов непосредственно в зоне поражения. Эффект наступает гораздо быстрее, чем при приеме обезболивающих средств в таблетках.
Следует отметить
Очень важно соблюдать технику выполнения блокады и правильно подбирать лекарственное средство. При выполнении инъекции нужно точно ориентироваться, куда вводится вещество, чтобы не попасть в крупный сосуд. Поэтому для выполнения лечебных блокад необходимо обращаться к врачу-ортопеду, специалисту с большим опытом таких процедур. Возможно проведение таких инъекций под контролем УЗИ.
Механизм действия уколов от боли
Действие лечебных блокад зависит от вводимых препаратов. Обычно это местные анестетики, иногда в сочетании с гормональными препаратами и другими средствами.
Местные анестетики
Чаще всего используются такие препараты, как лидокаин, прокаин (новокаин), тримекаин и другие. Анестетик проникает в нервные волокна и блокирует так называемые натриевые каналы, после чего передача нервного импульса становится невозможной и сигналы от болевых рецепторов не попадают в мозг. Эффект наступает очень быстро — в течение пары минут — и сохраняется несколько часов.
Так как прекращается передача болезненных импульсов, уменьшается рефлекторный спазм мышц, облегчается движение в пораженной области. Кроме того, указанные анестетики могут расширять сосуды. Однако стоит учитывать, что данные препараты иногда вызывают аллергическую реакцию, поэтому перед введением рекомендуется провести специальную внутрикожную пробу.
Гормональные препараты
Гидрокортизон — один из первых кортикостероидов, применявшийся для внутрисуставных инъекций. Характеризуется коротким действием. Средняя продолжительность действия наблюдается у метилпреднизолона и триамцинолона, а к препаратам длительного действия относится бетаметазон (дипроспан). За счет длительного эффекта повторные уколы дипроспана в сустав нужно делать не раньше, чем через 1,5–2 месяца[2].
Противовоспалительный эффект гормональных препаратов обусловлен несколькими причинами. Происходит уменьшение синтеза воспалительных веществ — медиаторов, уменьшается проницаемость клеточных мембран. Глюкокортикоиды действуют на клеточный иммунитет, уменьшают миграцию лимфоцитов в область воспаления. Также кортикостероиды оказывают противоаллергическое действие и уменьшают отечность тканей.
Хондропротекторы
Это вещества, которые используются не столько для блокады болевых ощущений, сколько для лечения артрозов. Задача этих лекарственных средств — защита и восстановление хрящевой ткани, которая покрывает поверхности суставов. К хондропротекторам относятся такие препараты, как глюкозамин и хондроитин сульфат. Действие основано на увеличении образования гликозаминогликанов — веществ, входящих в состав хряща. Ускорение синтеза внутрисуставной жидкости облегчает подвижность в суставах, для улучшения подвижности и скольжения суставных поверхностей применяют также инъекции гиалуроновой кислоты в сустав. Есть исследования[3], которые подтверждают, что терапия и хондроитин сульфатом, и гиалуроновой кислотой приводила к замедлению развития остеоартроза.
Кроме вышеперечисленных, в сустав могут вводиться и другие вещества, например витамины группы В.
Какие суставы могут быть обезболены при блокаде: особенности процедуры
Блокады можно провести практически для любого сустава: от небольшого лучезапястного до крупного тазобедренного. Чаще всего выполняются внутрисуставные инъекции в коленный сустав, а также паравертебральные блокады при остеохондрозе позвоночника. Иногда уколы от боли в спине проводятся не в область сустава, а в мышцу — для уменьшения спазма и болезненных ощущений. Примером может служить блокада грушевидной мышцы при болях в пояснице.
По технике проведения можно выделить несколько типов блокад:
- внутрисуставная блокада подразумевает введение препаратов в полость сустава;
- периартикулярная блокада заключается во введении лекарств в мягкие ткани вокруг сустава;
- паравертебральная блокада — это уколы в ткани, окружающие позвонки.
При выполнении внутрисуставной блокады сначала проводится обработка места инъекции. Кожу в месте укола сдвигают. Обезболивают кожу и подкожную клетчатку, раствор анестетика создает небольшую прослойку при продвижении иглы. Игла проходит через капсулу сустава и попадает в суставную полость. Таким способом можно не только вводить в полость сустава лекарственные вещества, но и удалять содержимое суставной сумки. Блокада может производиться с нескольких сторон. По окончании процедуры сдвинутую кожу возвращают на место, таким образом обеспечивается дополнительное закрытие прокола. Периартикулярная блокада выполняется сходным образом. С помощью уколов можно лечить следующие суставы:
- блокада боли в тазобедренном суставе;
- блокада боли в коленном суставе;
- блокада голеностопного сустава;
- блокада плечевого сустава;
- блокада локтевого сустава;
- блокада лучезапястного сустава.
Уколы от боли в спине могут выполняться по различным методикам: блокада в шею, блокада для спины или блокада боли в копчике. В любом случае от врача требуется квалификация в области болезней опорно-двигательного аппарата и большой опыт проведения лечебных блокад.
Проведение таких блокад не обязательно требует условий стационара. Процедуру можно провести амбулаторно, она занимает около 20 минут. Сразу после инъекции пациент может двигаться. Количество процедур зависит от клинической ситуации, но чаще всего это курс из 3–5 уколов, с перерывами от двух дней до недели.
Даже один укол, блокада сустава или позвоночника, может значительно облегчить состояние человека. А если в комплексе с другими методами лечения сделать блокаду в виде курса уколов, то положительный эффект может сохраниться на очень долгое время.
Как колоть инсулин шприц-ручкой при сахарном диабете
Больным сахарным диабетом, которые вынуждены делать себе инъекции инсулина самостоятельно, проще производить их с помощью специальных приспособлений – шприц-ручек. С их помощью проще рассчитывается вводимая доза препарата, укол получается менее болезненным и более точным. Чтобы регулярная процедура ввода препарата действительно стала проще, следует узнать, как правильно делать укол инсулина шприц ручкой.
Какие бывают инъекторы?
С учетом кратности использования, инъекторы для проведения уколов гормона при сахарном диабете классифицируются на изделия одноразового и неоднократного использования.
Многоразовые инъекторы оснащены сменными картриджами, которые меняются по мере расхода препарата. Они состоят из колпачка, держателя резервуара с гормоном, поршневого штока, индикатора дозы и кнопки пуск, а также игл, которые приобретаются отдельно.
Инъекторы для одноразового применения утилизируются сразу после введения гормона.
Чем отличается шприц-ручка от шприца?
По сравнению со стандартными шприцами, автоматические устройства обладают рядом таких преимуществ:
- Возможность точного дозирования инсулина. В продаже имеются изделия, в которых минимальный порог дозы составляет 0,1 ЕД.
- Шприц имеет малый размер и не вызывает сложности при транспортировке, так как легко умещается в сумку или карман.
- Укол гормона проводится быстро и незаметно для окружающих. Современные инъекторы могут отображать сведения о дозе, времени и дате введения гормона.
- Возможность индивидуального подбора игл, длина которых составляет 4, 6 или 8 мм.
- С учётом производителя и модельного типа, гарантийный срок эксплуатации шприц-ручки составляет от 2-х до 5 лет.
Куда колоть инсулин шприц-ручкой?
Перед тем как ставить укол инсулина шприц-ручкой, следует ознакомиться с зонами введения гормона.
Для укола препарата используются такие зоны:
- Передняя поверхность бедра снаружи.
- Наружная поверхность плеча.
- Передняя брюшная стенка. Данная область подходит для укола гормона ультракороткого и короткого действия перед употреблением пищи, так как в области передней брюшной стенки наблюдается самое быстрое всасывание препарата.
- Ягодичные мышцы. Эта зона подходит для укола препарата с продолжительным действием, так как в ягодичных мышцах происходит медленное всасывание.
При использовании гормона с продолжительным действием зону введения менять нельзя. Лучшая скорость всасывания достигается при введении препарата в подкожную жировую клетчатку. Внутримышечное или внутрикожное введение негативно отражается на скорости наступления лечебного эффекта. С подробной информацией о том, как правильно колоть инсулин шприц ручкой можно ознакомиться в аннотации к инъектору или у лечащего врача.
Как правильно вводить инсулин шприц-ручкой?
Правильная последовательность укола инсулина шприц-ручкой:
- Прибор извлекают из чехла, освобождают от колпачка и откручивают механическую часть от фиксатора картриджа.
- Поршневой шток фиксируется в установленном положении путем пальцевого нажатия на поршневую головку.
- Резервуар с гормоном фиксируется в держателе и присоединяется к механическому отделу.
- Присоединяется игла и снимается колпачок с внешней стороны.
- Взбалтывать инсулин.
- Проводится оценка проходимости иглы путем спускания 4 ЕД препарата для первой инъекции 1 ЕД перед каждым последующим использованием.
Перед выполнением очередной инъекции препарата рекомендовано выполнять замену иглы на инъекторе.
Не существует общепринятой дозировки гормона. Этот параметр индивидуален для каждого человека, в зависимости от тяжести нарушения обмена глюкозы.
При многократном использовании иглы или при нарушении техники введения препарата, могут наблюдаться побочные эффекты в виде гематомы в месте введения средства. При появлении синяка или уплотнения рекомендовано воспользоваться местными средствами с рассасывающим эффектом. В отдельных случаях могут быть назначены физиотерапевтические методы.
Как продлить срок службы шприц-ручки?
Для продления срока службы инъектора, рекомендовано соблюдать такие правила:
- Температура, в которой рекомендовано хранить прибор должна составлять от +20 до +25 градусов.
- Уровень влажности в помещении не должен превышать 75%.
- Прибор важно оберегать от попадания пыли, так как пылевые частицы могут послужить причиной инфицирования организма в процессе введения инсулина.
- Шприц следует оберегать от механических повреждений.
Кроме того, рекомендовано соблюдать такие правила:
- Каждое устройство содержит специальный наконечник для иглы, который следует надевать на иглу после каждого использования инъектора.
- При использовании шприца со съёмным картриджем осуществлять его замену необходимо каждые 4 недели. Гормональный препарат может быть использован в течение 28 дней.
- Устройство необходимо хранить в специальном футляре, который поможет защитить его от воздействия влаги и пыли.
- Перед очередной инъекцией прибор необходимо протереть хлопчатобумажной тканью, удалив мелкие ворсинки, влагу и мелкие нитки.
- Устройство следует оберегать от контакта с прямыми солнечными лучами, а также от воздействия прямого источника тепла.
Зная как правильно делать инъекцию инсулина шприц ручкой, можно сохранить не только здоровье, но и жизнь. Проводить уколы самостоятельно необходимо только после консультации с лечащим врачом.
Лечебная блокада в неврологии: виды, показания, принцип действия
Содержание статьи:
Преимущества лечебных блокад
Показания к проведению лечебной блокады
Виды лечебно-диагностических блокад
Препараты, которые применяют при лечебных блокадах
Возможные осложнения и меры их профилактики
Лечебная блокада – медикаментозный метод купирования болевого синдрома, а также другой неврологической симптоматики. Такая техника обезболивания применяется более века, за который доказала высокую эффективность. Медикаментозная блокада позволяет избавиться от боли в очень короткий срок и существенно улучшить качество жизни и самочувствие.
Каноны современной медицины диктуют как можно более быстрое купирование боли. Иначе ухудшается психологическое состояние пациента. Это накладывается на имеющуюся симптоматику, многократно ухудшая клиническую картину. Иногда хроническая боль приводит к суициду. Поэтому лечебная блокада получила очень широкое распространение. Она устраняет причину боли с минимальными побочными эффектами и без интоксикации организма.
Медикаментозная блокада имеет непродолжительное обезболивающее действие. Однако, благодаря снятию мышечного спазма и иных симптомов, общее самочувствие улучшается на более долгий срок. Блокады проводят курсами от 2 до 15 уколов, перерыв – 3-4 дня.
Лечебная блокада – это инъекция (укол) лекарственного препарата в очаг боли, в том числе эпидурально.
Медикаментозная блокада обеспечивает трехфазное избавление от боли. Сначала из-за раздражения болевых рецепторов иглой боль усиливается. Затем она стихает до минимального уровня. На третьей фазе достигается терапевтический эффект – боль уходит. Когда препарат перестает действовать, боль возвращается. Однако ее интенсивность снижается вплоть до 50%.
После лечебно-медикаментозной или диагностической блокады рекомендуется снизить двигательную активность области воздействия. Иногда нужна иммобилизация, например, шейным корсетом. В некоторых случаях показан постельный режим.
Преимущества лечебных блокад
- Качественный и быстрый обезболивающий эффект. Препарат действует направленно, именно на очаг боли.
- Низкий риск побочных эффектов. Лекарство попадает в кровоток только после прохождения источника болевого синдрома.
- Хороший терапевтический эффект.
- Возможность снять сосудистый и мышечный спазм, воспаление в очаге.
- Делать инъекции можно многократно – при каждой вспышке боли.
- Восстановление трофики ткани и снятие отека.
Показания к проведению лечебной блокады
- боли в шее, спине;
- остеохондроз;
- невралгия, неврит;
- болевой синдром в позвоночнике по причине межпозвонковой грыжи;
- ревматизм;
- остеоартроз;
- боли в послеоперационном периоде;
- фантомные боли;
- синдром Миньера;
- нейропатия;
- спастика;
- ампутационные боли;
- болезненность и спастика после инсульта;
- радикулит;
- мигрень;
- ишиас;
- туннельный синдром.
Виды лечебно-диагностических блокад
Локальные
Инъекция делается в зону поражения, под очаг или вокруг него, в область измененных тканевых реакций, в воспаление и др. Разделяются на периартикулярные (в ткани около суставов) и периневральные (в нервные каналы).
Сегментарные
Уколы в различные сегменты, к ним относятся паравертебральные блокады, которые делаются в проекцию сегментов позвоночника. Каждому спинномозговому нерву и сегменту позвоночника соответствует дерматом (участок кожного покрова, соединительной ткани), склеротом (область костной системы), миотом (часть мышечной системы). Вводя препарат внутрикожно в какой-либо дерматом, можно влиять на соответствующий участок позвоночника и/или внутренний орган. Самое частое показание – миотонические реакции паравертебральных мускулов при остеохондрозе.
Вертебральные
Такая лечебная блокада объединяет в неврологии несколько техник. Применяется при боли в спине. Анестетик может вводиться внутрикожно, между остистыми позвонковыми отростками на глубину 2-4 см, в зону тела позвонка. В последнем случае от линии остистых отростков отступают на 3-4 см вбок. Иглу направляют под углом 35° и вводят на 8-10 см в глубину.
Блокады позвоночника
Сильная боль в позвоночнике связана с ущемлением спинномозговых нервов. Блокада действует направленно и нормализует самочувствие. Это не простая процедура, поэтому проводится в крайнем случае.
При блокаде на время отключается нервная проводимость определенных волокон. Для этого используют местные анестетики, которые блокируют клеточное проведение путем ингибирования потенциалзависимых натриевых ходов.
Процедуры показаны при протрузии диска, остеохондрозе, невралгии, межпозвонковой грыже, миозите, спондилоартрозе. Блокады позвоночника бывают шейными, грудными, торако-люмбальными, сакро-люмбальными, копчиковыми, паравертебральными. Последние разделяются на внутрикожные и подкожные (обезболивают кожу около позвоночника), внутримышечные (снимают спазм и воспаление мышц), периневральные («выключают» пораженный нерв).
Эффект наступает за несколько минут. Параллельно снижается сосудистый спазм, ускоряется восстановление тканей, нормализуется обмен веществ, проходит отек от воспаления.
Блокады пяточной шпоры
Применяются для снятия воспаления пяточной фасции. Инъекция делается в пяточный шип, в самый центр. Используются лекарственные средства на основе гормонов. Эффект мгновенный. Трудность заключается в костно-солевой структуре шипа, что затрудняет процесс. Врач должен обладать высокой квалификацией и опытом. Стероиды не только снимают воспаление, но и «разгоняют» метаболизм. За счет последнего происходит рассасывание костного нароста. Чаще всего используется один из трех глюкокортикостероидов: «Гидрокортизон», «Дипроспан» или «Кеналог». Эффективность метода на 90% зависит от правильности инъекции. Поэтому процедура проводится под контролем УЗИ. Она крайне болезненна, поэтому предварительно обеспечивается местная анестезия «Ультракаином», «Новокаином» или другим аналогичным лекарством. После укола 30-60 минут нельзя наступать на пятку. Далее, чтобы снизить давление на пяточные фасции, используют специальные стельки.
Блокады суставов
Применяются для мелких и крупных суставов, когда болевой синдром является следствием дегенеративного процесса или воспаления. Анестетик вводится в суставную капсулу. После этого боль устраняется полностью. Если же случай запущенный, то она значительно снижается. Основные показания – это бурсит, остеоартроз суставов, периартрит, артрит неинфекционной природы, тендовагинит. Процедура не требует подготовки, проводится под местной анестезией. Длительность – 20 минут. Эффект наступает через несколько минут. Сразу после введения препарата можно двигаться. Длительность эффекта зависит от степени поражения сустава. Она составляет в среднем 21 день. Затем делают повторные блокады. Иногда инъекции делают не в сустав, а в мышцу. Это нужно, чтобы снизить спазм, вызывающий боль. Также к этой группе относятся паравертебральные блокады. По такой технологии лечат следующие суставы: голеностопный, тазобедренный, лучезапястный, коленный, плечевой, локтевой.
Блокады нерва
Анестетик вводится в область, по которой идет периферический нерв. Таким образом устраняются боль, сосудистый спазм, мышечное напряжение, воспаление и отек. Показания: неврит, невралгия, онкология, суставные патологии, мышечно-тонический и туннельный синдромы. Процедура может проходить под ультразвуковым контролем. Длительность – до 10 минут. Обезболивающий эффект наступает через несколько минут и сохраняется до 21 дня. Могут проводиться повторные процедуры, кроме случаев, когда эффект не наступает после 1-2 введений.
Препараты, которые применяют при лечебных блокадах
Сначала рассмотрим наиболее часто применяемые местные анестетики.
«Новокаин»
Может вводиться в нервы и ткани, обезболивает, снимает спазм. В патологическом очаге проходит сильное раздражение, отключается периферическая иннервация. Препарат улучшает трофику тканей, а также:
- снижает проницаемость сосудистых стенок;
- выступает как антисептик и бактериостатик;
- увеличивает устойчивость к аллергенам;
- выравнивает сосудистый тонус;
- улучшает трофику нервов.
Считается наиболее безопасным средством подавления боли, характеризуется минимумом побочных эффектов. Имеет определенную степень токсичности.
«Лидокаин»
Местный анестетик, обеспечивающий более интенсивный и длительный эффект, по сравнению с «Новокаином». Применяется в форме гидрохлорида. Блокирует потенциалзависимые натриевые каналы, что прекращает генерацию импульсов в нервных окончаниях и блокирует проведение импульсов по нервам. Блокирует не только болевые импульсы, но и другие. Расширяет сосуды, не имеет местнораздражающего эффекта. Через несколько минут после введения «Лидокаина» пропадает боль, расслабляются мышцы. Токсичность ниже, чем у «Новокаина».
«Бупивакаин»
Препарат амидного ряда. Эффект от него развивается медленно, но сохраняется длительно. Это препарат, примерно в 16 раз более мощный, чем «Новокаин». Вся группа амидных анестетиков более стабильна, по сравнению со сложноэфирными (тот же «Новокаин»). Их длительный эффект объясняется тем, что они имеют более долгий период полувыведения. Это связано с тем, что препараты перерабатываются не плазмой, а печенью. «Бупивакаин» предотвращает распространение болевого импульса по нервам, блокируя натриевые каналы мембраны нейронов. Блокада – последовательная, в зависимости от размера нервных волокон (мелкие более чувствительны, по сравнению с крупными), степени активации (большая частота импульсов открывает больше каналов для блокировки), степени миелинизации (волокна с миелиновой оболочкой блокируются лучше). Эффект от процедуры наступает через 5-10 минут.
Теперь перейдем к самым популярным глюкокортикостероидам. Препараты этой группы призваны усилить эффективность блокады, снять воспаление, аллергическую реакцию. Могут применяться также самостоятельно.
«Гидрокортизон»
Относится к группе препаратов с короткой продолжительностью действия. Содержит искусственные гормоны, которые аналогичны вырабатываемым надпочечниками. Применяется для лечения пяточной шпоры курсом из 3-5 инъекций. Активное вещество препарата накапливается в тканях, снимая воспаление. Основное преимущество – низкая цена. Однако он проигрывает «Дипроспану» по эффективности.
При введении в суставы совместно с «Лидокаином» эффект развивается в течение суток и длится до нескольких недель. Способен повышать артериальное давление, одновременно снижая концентрацию лимфоцитов. Благодаря первому, увеличивается объем кровообращения, а второму – снижается интенсивность иммунного ответа. Препарат подходит для неврологических блокад. При около- или внутрисуставных блокадах обязательно смешивание микрокристаллической суспензии с местным анестетиком, чтобы предупредить некроз.
«Дексаметазон»
Глюкокортикостероид длительного действия. Один из самых мощных препаратов. Имеет выраженный противовоспалительный, противоаллергический, иммунодепрессивный и десенсибилизирующий эффект. Особенно хорошо проявляет себя при совместном применении с анестетиком при дегенеративно-дистрофических патологиях. Снижает неадекватную реакцию на анестезирующий препарат. Действует быстро, подходит для блокад мягких тканей и суставов. По сравнению с «Гидрокортизоном», «Дексаметазон» в 25-30 раз активнее. Случаи некроза при его применении не известны, на обмен электролитов влияет мало.
«Депо-медрол»
Метилпреднизолона ацетат – форма метилпреднизолона, обладающая пролонгированным воздействием. Это объясняется худшей растворимостью и меньшей активностью метаболизации. Используется для блокад мягких тканей и суставов. Для эпидуральных блокад – с осторожностью, потому что может спровоцировать воспаление паутинной спинномозговой оболочки.
Используется для лечения всех суставов, за исключением труднодоступных и не имеющих синовиальной полости. При введении в тазобедренный сустав необходимо исключить попадание в крупные сосуды. Инъекции в окружающие сустав ткани могут быть мало- или неэффективными. Если с первого укола не наступает положительного эффекта, процедуру не повторяют.
«Дипроспан»
Препарат на основе бетаметазона. Применяется для лечения пяточной шпоры. Обеспечивает быстрый обезболивающий и противовоспалительный эффект. Снимает аллергическую реакцию. Обычно позволяет вылечить шпору за 1-2 сеанса. Существенный недостаток – разрушительное влияние на надпочечники и гипофиз. Однако вероятность осложнений в этом препарате резко снижена, по сравнению с аналогами. От других подобных лекарственных средств отличается микрокристаллической структурой. Может применяться для эпидуральных блокад, а также блокад спинномозговых нервов, мускулатуры и др. Эффективен при деструктивно-дистрофических заболеваниях позвоночника, в частности поясничного отдела.
Возможные осложнения и меры их профилактики
Лечебные блокады отличаются крайне низким процентом осложнений – 0,5%. Это могут быть реакции на препараты, симптомы интоксикации (рвота, головокружение, сердцебиение), повреждения сосудов в местах инъекций. Чтобы профилактировать осложнения, вводят дополнительные препараты, а после процедуры пациенту рекомендуется 1-2 часа полежать. Не рекомендовано сразу сильно нагружать себя физически, что часто бывает, потому что люди избавляются от боли. Если не проявлять осторожность в плане двигательной активности, симптоматика вернется и будет более сильной.
При блокадах позвоночника возможны кровотечения, инфицирование прокола, повреждение внутренних оболочек, мягких тканей. Последнее обычно связано с неопытностью врача. Также может развиться анафилактический шок. Поэтому процедуру проводят только в медицинском учреждении. Для предупреждения осложнений делают пробную инъекцию.
При блокаде пяточной шпоры у 15-20% людей бывают осложнения. Чаще всего они случаются из-за неправильного введения глюкокортикостероидов и индивидуальной реакции на них. Это может быть отмирание мягких тканей, нагноение, разрыв пяточной фасции. Нужно каждый день после процедуры самостоятельно осматривать пятку, чтобы вовремя заметить негативную реакцию. Ее первые признаки – это боль, почернение и/или покраснение кожи, онемение. Осложнения могут быть отсроченными и возникать даже через несколько недель после процедуры. Это объясняется пролонгированным действием глюкокортикостероидов.
DUPIXENT® Инструкции по впрыску и поддержка
Привет. Я Лаура.
Сегодня я собираюсь показать вам, как правильно ввести дозу ДУПИКСЕНТА.
(дупилумаб).
Вы уже научились делать себе инъекции у своего лечащего врача.
Я здесь, чтобы провести ваш первый домашний опыт.
Когда я впервые начал делать себе инъекции, шприцы меня пугали.Я
получил
с тех пор процесс стал лучше, поэтому сегодня я хочу поделиться с вами этими шагами.
Я вам покажу: какие расходные материалы на собирают , как на приготовить
то
область инъекции, и как ввести дозу и выбросить использованный
шприц.
Если вы еще не читали инструкцию по применению, находящуюся в упаковке для лечения,
поставьте видео на паузу и посмотрите.
Мне было полезно разобраться в поршне, корпусе шприца и колпачке иглы, прежде чем
обращение с самим шприцем.
Обратитесь к своему врачу или по телефону DUPIXENT MyWay ®
Горячая линия
с любыми вопросами.
Мне пора сделать укол ДУПИКСЕНТА. Не стесняйтесь смотреть на меня и следовать
вместе как
Я делаю себе инъекцию.
Рассказ
Достаньте лекарство из холодильника. Никогда не замораживайте шприц.
Снимите шприц, взявшись за середину корпуса шприца.
- Не используйте шприц, если он упал на твердую поверхность или поврежден.
- Не снимайте колпачок иглы и не прикасайтесь к штоку поршня, пока не будете готовы
вводить. - Ни в коем случае не тяните назад шток поршня.
- Храните шприцы DUPIXENT и все лекарства в недоступном для детей месте.
- Если у вас есть неиспользованный шприц, верните его в холодильник в оригинальном
коробка
для защиты от света.
Ваш предварительно заполненный шприц DUPIXENT может отличаться от того, что я использую в этом
видео,
исходя из назначенной дозы.Если у вас есть вопросы о дозировке, прописанной
ты,
обратитесь к своему врачу.
Проверьте этикетку, чтобы убедиться, что лекарство внутри правильное и срок годности
имеет
Не прошло. Если это не так, обратитесь в аптеку.
Вы можете увидеть пузырьки воздуха, это нормально. Не пытайтесь избавиться от пузырьков воздуха.
Жидкость внутри должна быть прозрачной от бесцветной до бледно-желтой.
Не используйте шприц, если жидкость обесцвечена или мутная, или если она содержит
видимый
хлопья или частицы. Выбросьте, утилизируйте использованный однократный дозатор DUPIXENT.
предварительно заполненный
шприц сразу после использования.
Если у вас есть вопросы о том, можно ли использовать шприц, позвоните в
DUPIXENT MyWay Горячая линия или ваш поставщик медицинских услуг.
Положите шприц на плоскую поверхность и дайте ему естественным образом нагреться до комнатной температуры.
Рекомендуемое время нагревания шприца на 200 мг составляет 30 минут, а для шприца на 300 мг.
шприц, это 45 минут.
- Не нагревайте шприц.
- Не подвергайте шприц воздействию прямых солнечных лучей.
- Не хранить ДУПИКСЕНТ при комнатной температуре более 14 дней.Выбрасывать,
избавляться
любого шприца, который был оставлен при комнатной температуре более 14 дней. - Не трясите шприц.
Пока ждете, соберите дополнительные материалы, необходимые для самостоятельного введения.
Вам понадобится один ватный диск или марля, одна спиртовая салфетка и острые предметы, устойчивые к проколам.
Контейнер для утилизации.
Если у вас нет контейнера для использованных острых предметов, позвоните по телефону DUPIXENT
Представитель MyWay запросит бесплатный Sharps
Утилизация
Контейнер.
Теперь отнесите свои припасы туда, где вы сможете удобно сесть.
Когда вы будете готовы начать, тщательно вымойте руки.
Выберите место инъекции. Допускаются как живот, так и бедро, за исключением
два
дюймов вокруг пупка.
Если врач делает вам инъекцию, внешняя часть плеча также
вариант.Человек, делающий инъекцию, должен пройти такую же подготовку.
процедура.
Обязательно выбирайте другой сайт каждый раз, когда вводите DUPIXENT.
- Не вводить через одежду.
- Не вводить в болезненную, поврежденную, покрытую синяками или рубцами кожу.
Очистите кожу спиртовой салфеткой.
Не дотрагивайтесь до места инъекции и не дуйте на него перед инъекцией.Пусть ваш
кожа
высушить перед инъекцией.
Удерживайте шприц DUPIXENT посередине корпуса шприца так, чтобы игла была направлена.
далеко
от себя и осторожно снимите колпачок со шприца.
- Не используйте, если колпачок иглы отсутствует или прикреплен ненадежно.
- Не надевайте обратно колпачок иглы.
- Не касайтесь иглы.Введите лекарство сразу после удаления
Иголка
колпачок.
Защемите складку кожи в месте инъекции. Пощипывание кожи помогает лекарству уйти
в
жировой слой, чуть ниже кожи, а не в мышцу.
Сделайте глубокий вдох.
Продолжайте зажимать иглу, полностью вставив иглу под углом примерно 45 °.
Расслабьте щепотку.
Медленно и равномерно надавите на поршень до упора, пока шприц не будет
пустой.
Вы почувствуете сопротивление. Это нормально.
Поднимите большой палец, чтобы освободить шток поршня, пока игла не будет закрыта иглой.
Защитите и затем удалите шприц из места инъекции.
Слегка прижмите ватный диск или марлю к месту инъекции, если увидите кровь.Делать
нет
снова наденьте колпачок иглы.
Не трите кожу после инъекции.
Также можно наложить повязку на место.
Поместите использованные иглы, шприцы DUPIXENT и колпачки для игл в разрешенные FDA острые предметы.
Контейнер для утилизации сразу после использования.
Не выбрасывайте иглы, шприцы DUPIXENT и колпачки для игл в домашнем хозяйстве.
мусор.
Следуйте местным правилам и узнайте у своего поставщика медицинских услуг, как это сделать.
к
утилизируйте контейнер после того, как он наполнится.
Не перерабатывайте использованный контейнер для использованных острых предметов.
Не используйте шприц повторно.
Если вы хотите потренироваться перед самой инъекцией, и вы получили
то
Учебный комплект DUPIXENT из кабинета врача, вы можете практиковать инъекцию под 45 °
угол с помощью тренировочного шприца и приспособления для измерения угла, и вы всегда сможете наблюдать за
видео
очередной раз.
Помните, не используйте угловое приспособление для введения фактической инъекции.
Повествование — окончание камеры
Обязательно следите за датой и местом укола.
Спасибо, что присоединились ко мне сегодня. Помните, вы можете пересматривать это видео так часто, как вы.
люблю освежить память.
Обратитесь к своему врачу или по телефону DUPIXENT MyWay
Горячая линия
с любыми вопросами или проблемами.
Повествование — Индикация ISI
методов введения вакцины | Американская ассоциация фармацевтов
Предотвращение травм плеча, связанных с введением вакцины (SIRVA)
Все люди, которые вводят вакцины, должны пересмотреть свою технику и процесс введения вакцины, чтобы обеспечить правильное определение ориентира и предотвращение травм плеча пациента, связанных с введением вакцины (SIRVA).Растет число заявлений о травмах плеча, связанных с введением вакцины всеми поставщиками (не только фармацевтами). Поскольку фармацевты играют все более важную роль в введении вакцин, нам, , необходимо напоминать практикующим врачам об использовании правильной техники и процедур введения вакцины . Чтобы помочь вам в этом, обратите внимание на следующие ресурсы:
Инфографика: все зависит от вас
Надлежащая методика вакцинации: Аптека сегодня Артикул
Ресурсы CDC: онлайн-библиотека ресурсов по вакцинации
(ссылки на видео, рабочие инструменты, справочные материалы и учебные курсы в Интернете)
Как вводить внутримышечные и подкожные инъекции вакцины
Коалиция действий по иммунизации (IAC) обновила и переработала свои раздаточные материалы для медицинских работников.
Загрузить Как вводить внутримышечные и подкожные инъекции вакцины
APhA также разработало видео о том, как вводить вакцину, чтобы продемонстрировать соответствующие методы и процессы введения вакцины.
Административная информация FluMist
FluMist® вводится интраназально; активное вдыхание (то есть вдыхание) пациентом не требуется. Посмотрите это видео, чтобы узнать, как хранить FluMist в вашем офисе и как вводить его подходящим пациентам в возрасте от 2 до 49 лет.
Скачать информацию для пациента
Форсунки PharmaJet
Инъекторы
PharmaJet используют уникальный профиль давления для доставки вакцины в виде тонкой струи жидкости для прокола кожи и доставки вакцины на нужную глубину ткани для внутримышечной инъекции. С тех пор, как в 1940-х годах были представлены первые струйные инъекторы, технология превратилась в одноразовый стерильный одноразовый шприц, используемый с многоразовым инъектором. Эти инновационные форсунки оказались безопасным и эффективным методом введения.
Загрузить видео PharmJet
Ультразвуковая инъекция в плечо (Часть 2)
Эта статья впервые появилась в ASRA News, Volume 13, Issue 2, pp 9-12 (май 2013 г.).
Автор
Филип Пенг MBBS, FRCPC, основатель (медицина боли)
Отделение анестезии и лечения боли
Университетская сеть здравоохранения и больница Mount Sinai
Университет Торонто, Торонто, Канада
Редактор раздела: David Provenzano, MD
В этой статье кратко описаны анатомия, соноанатомия, эффективность, точность и техники инъекции в плечевой сустав (GHJ) и субакромиальную поддельтовидную сумку (SASDB).Также рассматривается отбор пациентов для этих инъекций. Подробный обзор можно найти в двух недавних статьях. [ 1,2]
Плечевой сустав
Анатомия и соноанатомия
GHJ представляет собой шарнирно-гнездное соединение, состоящее из круглой головки плечевой кости и относительно небольшой плоской груши. сформированная суставная ямка. Гленоидная полость углублена наличием фиброзно-хрящевой кромки, glenoid labrum (Рисунок 1).Суставная капсула прикрепляется медиально к краю суставной впадины, идущей к основанию клювовидного отростка, и латеральнее к анатомической шейке плечевой кости (рис. 1). [ 3,4] Синовиальная оболочка выстилает капсулу на ее глубокой поверхности и покрывает сухожилие длинной головки двуглавой мышцы (LHB). Оттуда формируются три выемки: влагалище сухожилия двуглавой мышцы спереди, выемка подлопаточной мышцы медиально и подмышечный мешок снизу (рис. 2). [ 3] Наличие выемки LHB позволяет потенциальный портал для входа GHJ. [ 1,3]
Рис. 1. Плечевой сустав с изображением различных связок и суставной капсулы. Передняя капсула укреплена верхней, средней и нижней плечевыми связками. На вставке показаны суставная поверхность, суставной отросток и верхняя губа. Перепечатка с разрешения usra.ca.
Доступ к GHJ можно получить спереди, сзади и через промежуток вращающей манжеты. [ 1] Будут описаны методы переднего и заднего доступов.При заднем доступе пациента помещают в положение сидя или в положении лежа на боку, ипсилатеральную руку кладут на противоположное плечо. Обычно используется линейный зонд с частотой 6-13 МГц, за исключением случаев, когда у пациента очень высокий индекс массы тела или сильная мускулатура. Ультразвуковой датчик помещается каудальнее акромиона над сухожилием подостной мышцы (рис. 3). Ключевые структуры, которые необходимо идентифицировать, — это головка плечевой кости, верхняя губа, сухожилие подостной мышцы и суставная капсула. Для интервального подхода к передней вращательной манжете пациента помещают в положение лежа на спине и используют высокочастотный линейный датчик с частотой 6–13 МГц.Первое сканирование аналогично сканированию сухожилия длинной головки двуглавой мышцы (LHB) в области двуглавой борозды. После этого сканирования LHB прослеживается в головном и медиальном направлениях, пока не будет
Рисунок 2: Чертеж трех основных углублений сустава (слева): A = влагалище сухожилия двуглавой мышцы; B = подмышечный мешок; C = подлопаточная выемка; и соответствующий рентгеновский снимок (артрограмма) (справа). Перепечатка с разрешения usra.ca.
виден между надостной и подлопаточной мышцами под клюво-плечевой связкой (видео 1).
Инъекционные методы
Цель для заднего доступа находится между свободным краем верхней губы и хрящом головки плечевой кости под капсулой (видео 2). [ 1,2] После того, как цель получена, спинальная игла 22 размера 3,5 дюйма вводится от латерального к медиальному направлению с помощью техники в плоскости. Инъекционный раствор представляет собой 4 мл местного анестетика со стероидом (например, 2% лидокаина и 40 мг метилпреднизолона ацетата). Если во время инъекции из заднего доступа возникает сопротивление, для регулировки иглы можно использовать два маневра:
Рис. 3: Ультразвуковое изображение заднего плечевого сустава.Гленоидный отросток и головка плечевой кости выглядят как гиперэхогенные структуры с безэховой тенью. На вставке вверху показано положение пациента и ультразвукового датчика, а на вставке ниже показано положение датчика и структуры под ним; IS = — передняя мышца; H = головка плечевой кости; GP = суставной отросток; * = суставная губа; • = суставной хрящ головки плечевой кости. Перепечатка с разрешения usra.ca.
Видео 1: Видео, показывающее сканирование интервала вращающей манжеты.Создано доктором Филлипом Пенгом и воспроизведено с разрешения usra.ca.
Видео 2: Видео, показывающее введение иглы для инъекции в плечевой сустав. Создано доктором Филлипом Пенгом и воспроизведено с разрешения usra.ca.
поверните скос на 90 градусов или немного вытащите иглу. Правильное введение инъекции в задний доступ приведет к распространению лекарства под суставной капсулой.
Целью интервального подхода ротаторной манжеты является пространство по обе стороны от LHB глубоко до клювовидно-плечевой связки (рис. 4).После получения целевого изображения 1,5-дюймовую иглу калибра 25 вводят либо вне плоскости (каудально к головному направлению), либо в плоскости (латеральнее к медиальному направлению). Инъекционный раствор представляет собой местный анестетик со стероидом, как описано ранее. [ 1,2]
Обзор литературы
Основными показаниями для инъекции GHJ являются адгезивный капсулит и плечевой артроз. Была изучена эффективность при адгезивном капсулите. [ 5] По сравнению с контролем и физиотерапией, обзор показал, что многократные инъекции были эффективны в течение 16 недель с даты первой инъекции.Что касается множественных инъекций, этот обзор
Рис. 4: Ультразвуковое изображение интервала вращающей манжеты и траектории введения иглы. На вставке показано положение датчика и соответствующие анатомические структуры под ним. Сухожилие LHB (*) всегда гиперэхогенно на этом уровне и зажато между сухожилием надостной мышцы (SS) латерально и сухожилием подлопаточной мышцы (SC) медиально. Клювовидно-плечевые связки (наконечники стрелок) образуют крышу промежутка. Игла (обозначена пунктирной стрелкой) вводится от латерального к медиальному направлению в интервал вращающей манжеты.Перепечатка с разрешения usra.ca.
Видео 3: Динамическое сканирование сухожилия надостной мышцы по длинной оси. Стрелки указывают на субакромиальную поддельтовидную сумку. Создано доктором Филлипом Пенгом и воспроизведено с разрешения usra.ca.
Видео 4: Видео, показывающее динамическое сканирование сухожилия надостной мышцы по длинной оси, а затем по короткой оси. Создано доктором Филлипом Пенгом и воспроизведено с разрешения usra.ca.
Видео 5: Видео, показывающее инъекцию субакромиальной субдельтовидной сумки. Создано доктором Филлипом Пенгом и воспроизведено с разрешения usra.ca.
подтвердил, что до 3 инъекций были полезными, но имелись ограниченные доказательства того, что 4-6 инъекций были полезными. Следует подчеркнуть роль инъекции GHJ как части консервативной терапии адгезивного капсулита. Было показано, что внутрисуставная инъекция стероидов приводит к значительному уменьшению боли и инвалидности после лечения в сочетании с упражнениями по сравнению с одними упражнениями. [ 5]
Роль инъекции GHJ в лечении артроза неясна. Нет никаких исследований, конкретно посвященных эффективности при артрозе GHJ. В недавнем практическом руководстве Американской академии ортопедической хирургии не было обнаружено никаких доказательств, подтверждающих или опровергающих использование внутрисуставных инъекций кортикостероидов для лечения артроза GHJ. [ 7] Существуют некоторые свидетельства в поддержку использования вискозиметра при остеоартрите GHJ, не по назначению, основанные на исследовании, спонсируемом промышленностью. [ 8]
Общие показатели успеха методики, основанной на ориентирах, колеблются от 27% до 100% .1 Напротив, показатели успеха исследований под ультразвуковым контролем неизменно выше. Недавний обзор, в котором изучалась точность инъекции GHJ, показал, что совокупные показатели успеха на основе ориентиров и на основе изображений составляли 79% и 95% соответственно. [ 9] Следует отметить, что было проведено интересное сравнительное исследование, в котором изучались подход под контролем УЗИ и подход на основе ориентиров (традиционный) при различных совместных вмешательствах.Все инъекции под контролем УЗИ были выполнены стажером-ревматологом (9 месяцев ревматологической программы с 8 сеансами ультразвукового обучения MSK), а традиционный подход был выполнен 9 консультантами-ревматологами со средним опытом 9 лет. [ 10] Показатели точности инъекций в плечо составляли 63% и 40% для ультразвуковой и традиционной групп, соответственно. Несмотря на разный опыт, стажер достиг большей точности, что было связано с лучшим облегчением боли на шестой неделе.
Субакромиальная субдельтовидная бурса
Анатомия и соннанатомия
Есть четыре мышцы вращающей манжеты: подлопаточная (SSC), надостная (SS), надостная (IS) и малая круглая мышца (TMi). Вращательная манжета представляет собой плотный слой сухожилий вокруг GHJ на передней (SSC), верхней (SS) и задней (IS и TMi) сторонах плеча. [ 1,3,11] Он играет важную роль в стабилизации головки плечевой кости в неглубокой суставной ямке во время движения руки.Субакромиальная субдельтовидная сумка (SASDB), самая большая сумка в теле, расположена ниже акромиона, корако-акромиальной связки (CAL) и дельтовидной мышцы. Он покрывает верхнюю часть сухожилия СС. [ 3,11] Он также проходит вперед, чтобы покрыть двуглавую борозду, и медиальнее клювовидного отростка (субкоракоидная сумка). Боковая кайма может достигать примерно 3 см ниже большей бугристости. [ 3] Основная роль SASDB — минимизировать истирание манжеты о коракоакромиальную дугу (акромион и CAL) и дельтовидную мышцу во время движений руки.
Чтобы выявить SASDB, пациента помещают либо в положение лежа на спине, либо в положение лежа с опорой на спину. Пациенту рекомендуется положить руку в модифицированное положение Красса (жест «положить деньги обратно в задний карман»). Используемый ультразвуковой датчик является высокочастотным, линейным с частотой 6–13 МГц, а SASDB можно просматривать как по длинной, так и по короткой оси (видео 3 и 4).
Инъекционная техника
Цель — синяя бурса, очерченная перибурзальным жиром. 25 калибр 1.5-дюймовая игла или 3,5-дюймовая спинномозговая игла калибра 22 вводятся в плоскости. Если кончик иглы находится в бурсе, будет виден небольшой объем (0,5 мл) инъекционного раствора, распространяющийся по плоскости бурсы (видео 5). Если положение иглы удовлетворительное, можно ввести 4 мл местного анестетика со стероидом (0,25% бупивакаина и 40 мг метилпреднизолона ацетата).
Показанием для инъекции SASBD является синдром субакромиального соударения, который охватывает совокупность состояний: частичный и полный разрыв вращающей манжеты и тендинопатия вращательной манжеты. [ 12] Обычными проявлениями у пациентов с заболеванием вращательной манжеты плеча являются боль и скованность. Боль является преобладающим симптомом, чаще всего беспокоящим его ночью и при работе над головой. Разрыв вращающей манжеты может быть суставным, бурсальным или интрандинальным, и частота его возникновения увеличивается с возрастом. Разрыв может быть частичным или полным, но частичные поражения сухожилий часто намного более болезненны, чем разрывы на всю толщину. [ 13] Обзор литературы
Физическое обследование выявляет боль с активным диапазоном движений от 60 до 100 градусов отведения (болезненная дуга), а также потерю активного диапазона движений, но относительно сохраненный пассивный диапазон движений.Оба предполагают патологию вращающей манжеты плеча. Провокационными тестами при патологии вращательной манжеты являются тест Хокинса, тест Нира и тест «пустая банка» надостной мышцы. [ 2]
Эффективность инъекций SASDB при заболевании вращательной манжеты плеча была предметом многочисленных обзоров. [ 1] Один из последних систематических обзоров включал 9 рандомизированных контролируемых испытаний, в которых конкретно оценивали использование инъекций субакромиальных стероидов при заболевании вращательной манжеты плеча. [ 14] Авторы пришли к выводу, что инъекции субакромиальных стероидов неэффективны при лечении болезни вращательной манжеты плеча. Важно отметить, что все методы инъекций, включенные в эти 9 исследований, были «слепыми» инъекциями, за исключением 1 исследования, в котором инъекции выполнялись под контролем рентгена. Предыдущее исследование показало, что методика рентгеновского контроля ненадежна. [ 15]
В практических клинических условиях субакромиальная инъекция обычно выполняется в мультимодальном подходе с физиотерапией или протоколом реабилитации.Недавнее крупное прагматичное рандомизированное контролируемое исследование [ 16] показало, что инъекция субакромиальных стероидов уменьшила боль и улучшила функциональный результат через 1 и 6 недель, но не было никакой разницы по сравнению с только упражнениями через 3 и 6 месяцев. Отсутствие долгосрочной эффективности не является чем-то необычным для вмешательств, связанных с распространенными проблемами MSK. Изучая результаты недавних высококачественных рандомизированных контролируемых исследований распространенных расстройств MSK, Фостер и др. Не обнаружили или обнаружили очень небольшие различия в эффективности различных подходов, если они основаны на отдаленных результатах (6–12 месяцев). [ 17] Это было проиллюстрировано различными методами инъекции в плечо, описанными в предыдущих разделах.
SASDB — очень маленькая цель, поэтому точный впрыск должен выполняться под контролем изображения. За исключением одного исследования (которое показало 100% успешность [ 18] ), в литературе указывается, что процент успеха ориентированных на ориентиры подходов варьируется от 29% до 70% в клинических исследованиях и от 70% до 91% в случае трупов. исследования. [ 1] Показатели успеха были одинаковыми независимо от различных подходов (задний, переднебоковой и латеральный) для слепой инъекции, а также опыта и уверенности практикующих врачей.В исследованиях, в которых слепые процедуры выполнялись очень опытными хирургами-ортопедами и специалистами по плечам, доверительная корреляция (степень точности, когда практикующие врачи были очень уверены в своей точности) варьировалась от 42% до 66%. [ 19.20]
Среди этих широко используемых методов визуализации Мэтьюз и Глоусман [ 15] обнаружили, что рентгеновское излучение является ненадежным методом подтверждения расположения контраста в субакромиальном пространстве.Инъекции под контролем ультразвука были подтверждены с помощью МРТ в одном исследовании, и точность составила 100%. Использование метода ультразвуковой визуализации в диагностике заболеваний вращательной манжеты плеча было широко исследовано, и его надежность сравнима с надежностью МРТ. [ 21-23]
Заключение
Применение ультразвука для инъекций в плечо становится все более популярным. Ультрасонография позволяет точно локализовать различные целевые структуры для инъекций в плечо и управлять введением иглы в режиме реального времени.Глубокое понимание анатомии и соноанатомии имеет первостепенное значение при выполнении этих инъекций под ультразвуковым контролем.
Ссылки
- Peng PWH, Cheng P. Интервенционные процедуры под контролем ультразвука в медицине боли: обзор анатомии, соноанатомии и процедур. Часть III: Плечо. Reg Anesth Pain Med 2011; 36: 592-605
- Peng PWH. Инъекция в плечо под контролем ультразвука. В: Philip WH Peng (ed).Ультразвук для лечения боли: практическое руководство. Vol. 4: Скелетно-мышечные структуры. Филип Пэн Образовательная серия — серия iBook. (Выпуск в марте 2013 г.)
- Bianchi S, Martinoli C. Shoulder. В: Бьянки S, Мартиноли C. Ультразвуковое костно-мышечной системы. Берлин, Германия: Springer-Verlag Berlin Heidelberg, 2007
- Iannotti JP, Gabriel JP, Schneck SL, et al. Нормальные плечевые отношения. Анатомический этюд ста сорока плеч. J Bone Joint Surg Am 1992; 74: 491-500
- Шах Н., Льюис М.Адгезивный капсулит плеча: систематический обзор рандомизированных исследований с использованием множественных инъекций кортикостероидов. Br J Gen Pract. 2007; 57: 662-667.
- Carette S, Moffet H, Tardif J и др. Внутрисуставные кортикостероиды, физиотерапия под наблюдением или их комбинация при лечении адгезивного капсулита плеча: плацебо-контролируемое исследование. Ревматоидный артрит. 2003; 48: 829-838.
- Искьердо Р., Волошин И., Эдвардс С. и др. Краткое изложение клинического практического руководства AAOS — лечение плечевого остеоартрита.J Am Acad Orthop Surg. 2010; 18: 375-382.
- Блейн Т., Московиц Р., Уделл Дж. И др. Лечение стойкой боли в плече гиалуронатом натрия: рандомизированное контролируемое исследование. Многоцентровое исследование. J Bone Joint Surg Am. 2008; 90: 970-979.
- Дейли Э.Л., Баджадж С., Биссон Л.Дж., Коул Б.Дж. Повышение точности инъекции в локоть, колено и плечо. Имеет ли значение место инъекции и изображение? Систематический обзор. Am J Sports Med 2011; 39: 656-662
- Cunnington J, Marshall N, Hide G, et al.Рандомизированное двойное слепое контролируемое исследование инъекции кортикостероидов под ультразвуковым контролем в сустав пациентам с воспалительным артритом. Ревматоидный артрит. 2010; 62: 1862-1869
- ДеФранко М.Дж., Коул Б.Дж. Современные взгляды на анатомию вращательной манжеты плеча. 2009; 25: 305-320
- Gruson KI, Ruchelsman DE, Zuckerman JD. Инъекции субакромиальных кортикостероидов. J Shoulder Elbow Surg 2008; 17: 118S-130S
- Фукуда Х. Частичные разрывы ротаторной манжеты: современный взгляд на классику Кодмана.J Shoulder Elbow Surg. 2000; 9: 163-168
- Koester MC, Dunn WR, Kuhn JE, Spindler KP. Эффективность субакромиального. инъекции кортикостероидов при лечении болезни вращательной манжеты плеча: систематический обзор. J Am Acad Orthop Surg. 2007; 15: 3-11.
- Мэтьюз П.В., Глоусман RE. Точность субакромиального введения: переднебоковой. по сравнению с задним доступом. J Shoulder Elbow Surg. 2005; 14: 145-148.
- Crawshaw DP, Helliwell PS, Hensor EMA, Hay EM, Aldous SJ, Conaghan PG. Лечебная физкультура после инъекции кортикостероидов — для плеч средней и тяжелой степени.боль: крупное прагматическое рандомизированное исследование. BMJ. 2010; 340: c3037
- Foster NE, Dziedzic KS, van der Windt DA, Fritz JM, Hay EM. Исследовательские приоритеты нелекарственных методов лечения распространенных проблем опорно-двигательного аппарата: на национальном и международном уровне рекомендаций. BMC Musculoskelet Disord. 2009; 10: 3.
- Rutten MJ, Maresch BJ, Jager GJ, de Waal Malefijt MC. Инъекция субакромиально-поддельтовидной сумки: слепая или под контролем УЗИ? Acta Orthop. 2007; 78: 254-257
- Henkus HE, Cobben LP, Coerkamp EG, Nelissen RG, van Arkel ER.Точность субакромиальных инъекций: проспективный рандомизированный магнитный резонанс. визуализирующее исследование. Артроскопия. 2006; 22: 277-282.
- Park JY, Сити HT, KS O, Chung KT, Lee JY, Oh JH. Слепая субакромиальная инъекция. из переднебокового доступа: знак раздувания? J. Shoulder Elbow Surg. 2010; 19: 1070-1075.
- Руттен MCJM, Maresch BJ, Jager GJ, Blickman JG, van Holsbeeck MT. УЗИ вращательной манжеты с МРТ и анатомической корреляцией. Eur J Radiol. 2007; 82: 427-436.
- Iannotti JP, Ciccone J, Buss DD, et al. Точность офисного ультразвукового исследования плеча для диагностики разрывов вращательной манжеты плеча. J Bone Joint Surg Am. 2005; 87: 1305-1311.
- Милосавлевич Дж., Элвин А., Раме Х. Ультрасонография вращательной манжеты: сравнение с артроскопией в ста девяноста последовательных случаях. Acta Radiol. 2005; 46: 858-865.
Важно, чтобы вы знали, как выбрать подходящий сайт на Зная Сайты Центров по контролю и профилактике заболеваний Посмотрите эти короткие видео с CDC См. Эти инструкции от IAC Воспользуйтесь этими памятками от Департамента общественной информации Калифорнии. Дополнительные ресурсы
|
Как делать инъекции для лечения FIP
Цель этого поста — дать совет о том, как вводить кошке противовирусные препараты для лечения FIP.
На первом видео доктор Педерсен вводит Смоки GC376. На втором видео доктор Кеннеди делает мисс Бин инъекцию GC376.Этот метод действителен и для GS441524. Во время 11 недель инъекций Смоки дома мы сочли полезным обернуть его полотенцем (ветеринар назвал это методом буррито). Это позволило нам лучше удерживать его и не позволило ему отскочить. Пару раз он действительно отпрыгивал во время инъекции, и нам приходилось делать это заново со свежим шприцем.
Мы также обнаружили, что использование иглы меньшего размера было менее болезненным для Смоки, даже несмотря на то, что вводить лекарство потребовалось больше времени. кошка гораздо важнее, учитывая рассматриваемый вопрос жизни и смерти.Вот доктор Кеннеди, отвечающий на этот вопрос:
За доктора Кеннеди: Это правда, что лучше всего делать инъекции в тех областях, где любая развивающаяся саркома легче поддается лечению. Однако при обучении ошеломленного непрофессионала самому делать инъекцию довольно большого объема вязкого вещества, зная, что их способность успешно делать инъекцию может означать разницу между жизнью и смертью, что является самым важным. сделать так, чтобы опекун чувствовал себя комфортно.В таких случаях проще всего сделать инъекцию между лопатками. Я считаю, что возможность успешного лечения перевешивает очень низкий риск развития саркомы у кошек в месте инъекции.
Следующее видео — это мисс Бин. Хотя она и не выжила в испытании, она многому научила исследователей и помогла продвинуть GC376. Последнее видео — это Smokey :), на котором он показан в начале лечения в Калифорнийском университете в Дэвисе, а затем в виде здорового котенка (вы можете увидеть белый шрам на его верхней части плеча от повторных инъекций). Он также перенес операцию через год после завершения лечения по удалению рубцовой ткани со всех уколов.
FIP — это ужасная болезнь, от которой по-прежнему страдает слишком много котят и кошек. Эти препараты вселяют надежду и вдохновение в то, что безопасное и доступное лечение станет широко доступным в недалеком будущем. ZenByCat и многие другие продолжают работать над достижением этой цели.
Как давать кошке подкожные жидкости
Подкожное (SQ) введение жидкости — это термин, используемый для описания подачи жидкости в пространство под кожей (подкожную ткань), откуда она может медленно всасываться в кровь и тело.
Это очень полезный способ снабдить кошек дополнительной жидкостью и помочь предотвратить обезвоживание и предотвратить его.
При хроническом заболевании почек (ХБП или почечная недостаточность) кошки обычно выделяют больше мочи, чем обычно, и могут обезвоживаться, поскольку они не могут пить достаточно, чтобы компенсировать потерю жидкости. Это может усугубить заболевание почек, и регулярное введение жидкости SQ может быть ценным средством лечения этих кошек. Жидкости SQ может давать ваш ветеринар, но часто также можно давать в домашних условиях при поддержке ветеринара.
Как часто можно давать жидкости SQ?
Жидкости
SQ можно давать сколько угодно часто, но большинству кошек, которым требуется добавка жидкости, их дают от одного раза в неделю до одного раза в день (чаще всего 2-3 раза в неделю).
Какие жидкости используются для введения SQ?
Вы должны использовать жидкости, которые вам дал ветеринар специально для этой цели. Жидкости те же, что и для внутривенного введения, и они стерильны (не содержат бактерий, вирусов или грибков).Ваш ветеринар проинструктирует вас, сколько и как часто вводить, и предоставит вам дополнительные материалы, необходимые для введения жидкости (иглы, трубки и т. Д.).
Самая распространенная жидкость, которую дают кошкам, — это сбалансированный раствор электролита, известный как раствор «Гартмана» или «раствор Рингера с лактатом», хотя доступны и другие.
Как подается жидкость?
Существуют разные способы введения жидкостей SQ, но наиболее распространенным методом является использование «капельного мешка» (мешка, содержащего жидкость для введения) и длины «капельной трубки», прикрепленной к игле, которая вводится под кожу.Большинство кошек очень хорошо переносят введение жидкости SQ.
Капельница подвешена над уровнем кошки, чтобы жидкость могла стекать в пространство под кожей под действием силы тяжести. Обычно введение жидкости занимает несколько минут, и часто бывает полезно прижать, погладить или погладить кошку в этот период или, возможно, предложить кошке немного еды, чтобы отвлечь ее.
Сколько жидкости дается?
Ваш ветеринар скажет вам, сколько жидкости нужно давать и следует ли давать все в одном месте или использовать более одного места.Обычно около 10-20 мл / кг жидкости можно вводить в одно место инъекции SQ (около 60-100 мл для кошки среднего размера).
Мягкая шишка образуется под кожей в том месте, куда была введена жидкость. Это не должно вызывать болезненных ощущений, жидкость постепенно всасывается в течение нескольких часов. Жидкость обычно вводится под кожу высоко на груди, но сила тяжести часто заставляет жидкость накапливаться ниже на груди или животе. Если жидкость все еще остается под кожей, когда вашей кошке в следующий раз нужно пить жидкость, вам следует проконсультироваться с ветеринаром, прежде чем вводить еще.
Подробные инструкции по введению жидкости
Ваш ветеринар предоставит вам необходимые жидкости и оборудование вместе с конкретными инструкциями. Это общее руководство, которое поможет вам.
Оборудование
Основное оборудование для введения жидкостей SQ:
- Мешок для жидкости (примечание — никогда не используйте жидкости, если они кажутся мутными или обесцвеченными)
- Подающий набор
- Иглы
Все оборудование стерильно и должно поставляться в запечатанных упаковках — их нельзя открывать, пока они не будут использованы
Сумка для жидкости
Полезно согреть пакет с жидкостью, погрузив его в таз с теплой водой на 5–10 минут — нагревание жидкости (чтобы она стала теплой) помогает уменьшить раздражение кошки.Частично использованный мешок с жидкостями можно согреть, погрузив его в теплую воду, но при этом оставив «подающий порт» и прикрепленную капельницу вне воды.
Новый пакет с жидкостью обычно поставляется запечатанным во внешнем пакете, который необходимо удалить (после нагревания жидкости). На одном конце пакета будет два «порта»:
.
- Инъекционный порт для добавления растворов / лекарств к жидкостям — вам не нужно его использовать, если нет инструкций ветеринара.
- Административный, «дающий» или «шипованный» порт — обычно он имеет синюю пластиковую крышку, которую нужно будет снять.
Подающий набор
Набор для подачи (набор для капель) представляет собой длинную пластиковую трубку, которую необходимо вынуть из пластиковой упаковки. На одном конце находится пластиковая «капельная» камера и белый штырь (прикрытый съемной крышкой). Другой конец (также защищенный крышкой) — это место, где крепится игла (см. Ниже).
Подающая трубка проходит через пластмассовый роликовый зажим, служащий для регулирования потока жидкостей. Сначала его следует скатать, чтобы трубка была плотно зажата, чтобы жидкость не протекала через трубку.Также может быть «зажимной зажим», который также останавливает течение любой жидкости.
Установка и заливка подающего комплекта
После того, как зажимы будут наложены, крышку над белым штырем можно снять. Затем игла вставляется в подающий порт мешка для жидкости — это нужно делать прямо во избежание прокола мешка. Не прикасайтесь к белому шипу, чтобы не допустить его загрязнения.
После того, как набор для подачи был прикреплен к мешку с жидкостью, его следует повесить на любой подходящий крючок (выше уровня кошки), используя пластиковый язычок в верхней части мешка.После того, как мешок подвешен, капельница должна быть «заполнена» — камера должна быть наполовину заполнена жидкостью, для чего нужно осторожно сжать и отпустить стороны камеры (примечание: убедитесь, что зажимы на капельной линии закрыты, пока это делается).
После заполнения капельной камеры трубку также необходимо залить (заполнить жидкостью), чтобы удалить весь воздух перед использованием. Пока мешок с жидкостью все еще находится в подвешенном состоянии, следует ослабить зажимной зажим (при его наличии), а затем постепенно ослабить роликовый зажим, чтобы обеспечить медленное течение жидкости через трубку.Вы увидите устойчивый поток капель в капельнице и увидите, как жидкость постепенно заполняет трубку. Пропустите жидкость через трубку, пока весь воздух и пузырьки не будут удалены, а жидкость не начнет выходить из конца. Когда закончите, используйте роликовый зажим, чтобы снова закрыть трубку и предотвратить дальнейший поток жидкости.
Присоединение иглы
Игла можно открыть, отсоединив или разорвав упаковку. «Ступица» иглы должна быть прикреплена к концу подающего набора, но съемная крышка из твердого пластика поверх самой иглы должна оставаться на месте.Чаще всего используется игла калибра 19, 20 или 21 (это толщина иглы) длиной 1 дюйм.
Крышка должна быть снята с конца подающего комплекта и плотно вставлена в ступицу иглы. Обычно ступица иглы должна быть ввинчена в конец подающего комплекта по часовой стрелке, обеспечивая надежное крепление. Во время этого процесса нельзя прикасаться ни к ступице иглы (особенно к внутренней части), ни к защищенному концу подающего набора, чтобы убедиться, что они не загрязнены.
Давление жидкости кошке
Теперь все готово для того, чтобы дать кошке жидкости. Обычно нет необходимости подготавливать кожу в месте введения иглы, но следуйте инструкциям ветеринара.
Мешок с жидкостью должен оставаться подвешенным над местом, где будет сидеть кошка. Также важно, чтобы кошка находилась в удобном положении — обнимать вас на коленях или сидеть рядом с вами на диване было бы идеально. Сделайте это как можно более безопасным для вашей кошки, покормив или предложив ей особые угощения во время процедуры.
С иглы следует снять пластиковый колпачок (сняв его, но будьте осторожны, чтобы не порезаться иглой!). Одной рукой следует удерживать иглу на ступице (не прикасайтесь к самой игле, так как это может привести к ее загрязнению). Пальцами другой руки нужно приподнять кошачью загривок (кожу между лопатками), образуя «палатку». Иглу следует вводить аккуратно и плавно в образовавшуюся палатку, удерживая иглу параллельно спине кошки, так, чтобы кончик иглы лежал в подкожном пространстве.Может быть проще поместить кончик иглы рядом с кожей и затем «натянуть кожу на иглу», чем «протолкнуть иглу через кожу».
После того, как игла окажется на месте, кожу можно будет освободить, но вам может потребоваться удерживать конец набора для капельницы, чтобы игла надежно удерживалась под кожей. Также может помочь слегка вставить иглу с одной стороны от средней линии, чтобы жидкость накапливалась с левой или правой стороны — это особенно полезно, если необходимо ввести довольно большие объемы жидкости, так как иглу можно переставить. (удалите и вставьте повторно, если необходимо), чтобы дать половину жидкости с каждой стороны (ваш ветеринар скажет вам, если это необходимо).
Зажим (зажимы) на подающем комплекте теперь необходимо полностью открыть, чтобы жидкость могла течь как можно быстрее. Если жидкость не течет с постоянной, быстрой скоростью (непрерывный поток наблюдается в капельнице), вам может потребоваться либо немного изменить положение, либо наклонить иглу, и / или поднять пакет с жидкостями на более высокий уровень.
Если игла была введена прямо через кожу (это довольно легко сделать и распространенная ошибка!), Шерсть кошки станет влажной, как только вы откроете зажимы, и будет очевидно, что жидкость не попадает в подкожную клетчатку. космос.В этом случае просто выньте иглу из кожи, замените ее новой и повторите процедуру.
Ваш ветеринар скажет вам, сколько жидкости нужно давать. Если скорость потока жидкости замедляется, следует снова попробовать изменить положение иглы и / или поднять мешок с жидкостью. Когда необходимое количество будет введено, зажимы на наборе для подачи следует снова наложить, чтобы остановить поток жидкости, и осторожно вытащить иглу из кожи. После этого с кошкой можно будет обращаться как с нормальной, и жидкость, как правило, абсорбируется в течение следующих нескольких часов.Небольшое количество жидкости может просачиваться из того места, где игла прошла через кожу — это вполне нормально, и может быть довольно большая шишка, где жидкость скопилась под кожей. Это можно сделать мягкими массирующими движениями, чтобы помочь развести жидкость.
Убедитесь, что колпачок надет на иглу после снятия ее с кожи, и следует использовать новую иглу каждый раз при введении жидкости.
Между каждым эпизодом введения жидкости частично использованный мешок для жидкости, трубку подачи и иглу (все еще прикреплены) лучше всего хранить в холодильнике, но в новом чистом пластиковом пакете, который меняют каждый раз.Перед каждым использованием необходимо дать всей системе нагреться до комнатной температуры не менее 1-2 часов.
Каждый раз, когда используется новый мешок для жидкости, следует присоединять новый комплект для подачи, но обычно для каждого мешка для жидкости необходимо использовать только один комплект для подачи. Старые иглы следует поместить в пластиковую бутылку с завинчивающейся крышкой и вернуть ветеринару для безопасной утилизации.
Осложнения введения жидкости
Осложнения на самом деле очень редки, но если вас что-то беспокоит, немедленно обратитесь за советом к ветеринару.Если у вашей кошки появляется стойкая припухлость в месте укола, особенно если она становится твердой, теплой и болезненной, это может указывать на местную инфекцию (абсцесс), требующую лечения.
Спасибо, что посетили наш сайт, мы надеемся, что наша информация оказалась для вас полезной.
Все наши советы доступны каждому, где бы вы ни находились.Однако как благотворительная организация нам нужна ваша поддержка, чтобы мы могли продолжать предоставлять высококачественную и актуальную информацию для всех. Пожалуйста, рассмотрите возможность внесения большого или небольшого вклада, чтобы наш контент оставался бесплатным, точным и актуальным.
Support International Cat Care всего от 3 фунтов стерлингов
Спасибо.
Пожертвовать сейчас
Видео: Правильное введение скота — пятиступенчатое руководство
Хорошая техника инъекции предотвращает повреждение ценных разделов туши и снижает риск травм скота и обработчика.
При неправильном введении инъекции или грязной игле может развиться абсцесс, который в некоторых случаях может привести к потере всей тушки.
Так как же минимизировать риск повреждения тканей мясного и молочного скота?
Ветеринар Майк Джон из ветеринарной клиники Фентона, Хаверфордвест, дает свои советы по основным протоколам инъекций. Посмотрите видео и прочтите полный отчет ниже.
1. Обеспечение безопасности животного и обработчика
Обездвиживайте животное во время давки или забега — давка должна использоваться для сдерживания мясного скота, но гонка безопасна при инъекции молочных животных, которые привыкли к обработке.
При уколе в шею помните о голове — удар коровы по шее может быть более опасным, чем удар ногой.
Обратите внимание на дугу от удара задней ноги. «Корова будет пинать как в сторону, так и сзади», — отмечает Джон.
См. Также: Фермеры рискуют получить травму нервов крупного рогатого скота, вводя инъекции в крупу
Животное должно быть уведомлено о присутствии дрессировщика.
«Не удивляйтесь. Сообщите ему, что вы находитесь там, нажав на место, куда вы собираетесь ввести инъекцию, два или три раза или осторожно ущипнув кожу », — советует г-н Джон.
Избегайте просовывать руки через стержни удерживающего устройства.
Если вы случайно сделали себе инъекцию, обратитесь за указаниями на этикетке продукта — в большинстве случаев они рекомендуют обратиться за медицинской консультацией / помощью.
2. Подкожно или внутримышечно — в чем разница?
Подкожные инъекции всегда делаются под кожу за плечом.
Эта область рекомендуется, потому что нет вероятности некроза под давлением, который приводит к образованию абсцесса.
Кожаный лоскут на шее можно оторвать, но к нему труднее получить доступ, особенно если крупный рогатый скот находится в давке.
Внутримышечные инъекции доставляются в мышцу и быстро всасываются в кровоток, что означает, что они обычно работают быстрее.
Г-н Джон рекомендует делать инъекции этого типа в мышцу шеи.
«Отверните голову от проводника, чтобы можно было почувствовать мышцу на изгибе шеи, и введите глубоко в нее.Стремитесь примерно посередине между гребнем и низом шеи, примерно на полпути вдоль шеи », — советует он.
Хотя крупа является хорошей доступной областью для инъекции, инъекция в эту область может привести к образованию рубцов и возможному образованию абсцесса, испорченного ценным куском мяса.
Также следует проявлять осторожность при инъекциях в шею, поскольку при повреждении кожи могут образовываться шишки, которые можно спутать с положительной реакцией на тест на туберкулез.
Всегда указывайте на этикетке лекарства, какой метод использовать, и строго следуйте инструкциям.
3. Выбор правильной иглы
Размер иглы
Объем дозы и возможность шприцевания продукта будут определять размер используемой иглы. Но, как правило, всегда используйте самую тонкую иглу в рамках этих критериев, чтобы причинить наименьшую боль.
Чем больше доза, тем больше требуется игла, потому что существует больший риск движения коровы, когда введение дозы занимает больше времени; в этом случае более вероятно, что тонкие иглы сломаются.
Обычно используются иглы трех размеров — от самой толстой (16) до самой тонкой (19) с промежуточным размером 18.
Для большинства стандартных доз лекарств 2 мл г-н Джон советует калибр 19.
«Он легко вводит продукт в шприц», — говорит он.
Однако он говорит, что следует использовать иглу калибра 16, если вводится большая доза, например 30 мл.
Длина иглы
Длина иглы важна — 1 дюйм и 1.5 дюймов — самые распространенные.
Обычно при подкожной инъекции игла должна быть короче.
«При использовании более длинной иглы опасность самостоятельного укола выше, потому что есть риск проникновения через кожу», — предупреждает г-н Джон.
Более короткая игла, используемая для подкожного введения, предотвратит попадание иглы в мышцы или кости животного.
Для больших доз и внутримышечных инъекций используйте иглу 1,5 дюйма; они также могут проникать глубже в мышцы.
Учитывайте также тип иглы. «Цельнометаллические иглы более безопасны, потому что у них меньше шансов сломаться, иглы с пластиковой втулкой и металлической насадкой, как правило, более слабые», — говорит г-н Джон.
Если игла сломалась, обратитесь за помощью к Политике Farm Assurance в отношении сломанных игл (PDF).
Используйте автоматический инъектор, если обрабатываете большую группу крупного рогатого скота, которая не удерживается индивидуально.
4. Стерилизуйте инструменты и убедитесь, что место инъекции чистое.
Грязная игла или чистая игла, проходящая через грязную кожу, может занести инфекцию в место инъекции, поэтому важно стерилизовать иглы и очищать место инъекции.
«Особенно важно стерилизовать иглы, которые используются внутривенно, например, при лечении молочной лихорадки, потому что существует больший риск заражения», — говорит г-н Джон.
Иглы
никогда не следует использовать повторно, поскольку это увеличивает риск инфицирования и, поскольку игла затупляется, это может повредить ткань, что приведет к образованию абсцессов.
Точно так же очень большой объем лекарства может привести к абсцессам, потому что он вызывает давление внутри тканей и убивает клетки тела.Если погибнет слишком много людей, тело не сможет справиться и образуется абсцесс.
5. Хранение игл
Свежие иглы следует хранить в запираемом шкафу, а использованные иглы — в специальном контейнере для «острых предметов», который может предоставить ветеринар.
Всегда рекомендуется носить перчатки.
Лучшая техника инъекции
- Подготовьте шприц и новую иглу
- Быстрый удар менее болезнен, поэтому используйте смелый, твердый удар
- Если животному необходимо сделать более одной инъекции, никогда не комбинируйте их, если только не по указанию ветеринара, и избегайте использования одного и того же места инъекции
- Никогда не давайте лекарство, прописанное для одного животного, другому, особенно другому виду, без указания ветеринара.Некоторые лекарства хороши для одного вида, но ядовиты для другого
- Используйте правильную дозу. Слишком мало лекарства, вероятно, не подействует и может вызвать проблемы с резистентностью.
Распространенные ошибки, которых следует избегать, чтобы предотвратить повреждение туши
- Избегайте инъекций мясных животных в течение двух месяцев после убоя. Если это неизбежно и продукт соответствует периодам отмены лекарств для мяса, г-н Джон советует делать инъекции в шею, поскольку, если часть туши придется выбросить, это будет дешевле, чем крупа.
- Будьте осторожны при обращении с животными, предназначенными на убой, чтобы не получить синяков. Обращайтесь в спокойную обстановку, чтобы они не врезались в ворота или не ударились шеями о коромысла в толпе.
.

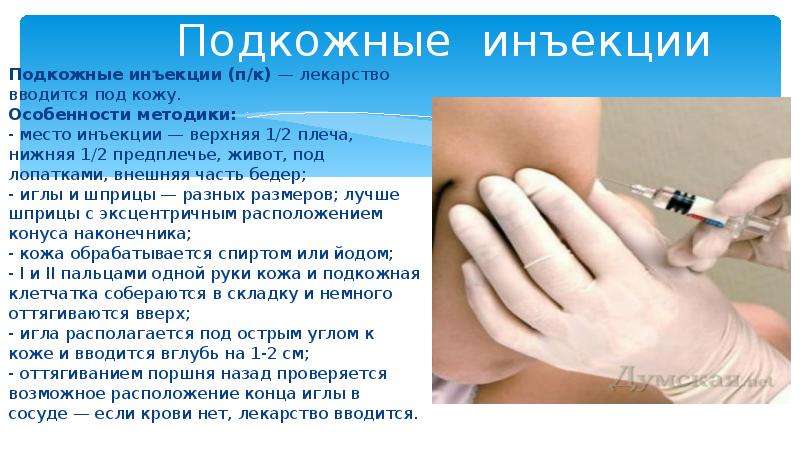
 Большой палец при этом должен смотреть в сторону хвоста, мизинец – у шеи.
Большой палец при этом должен смотреть в сторону хвоста, мизинец – у шеи.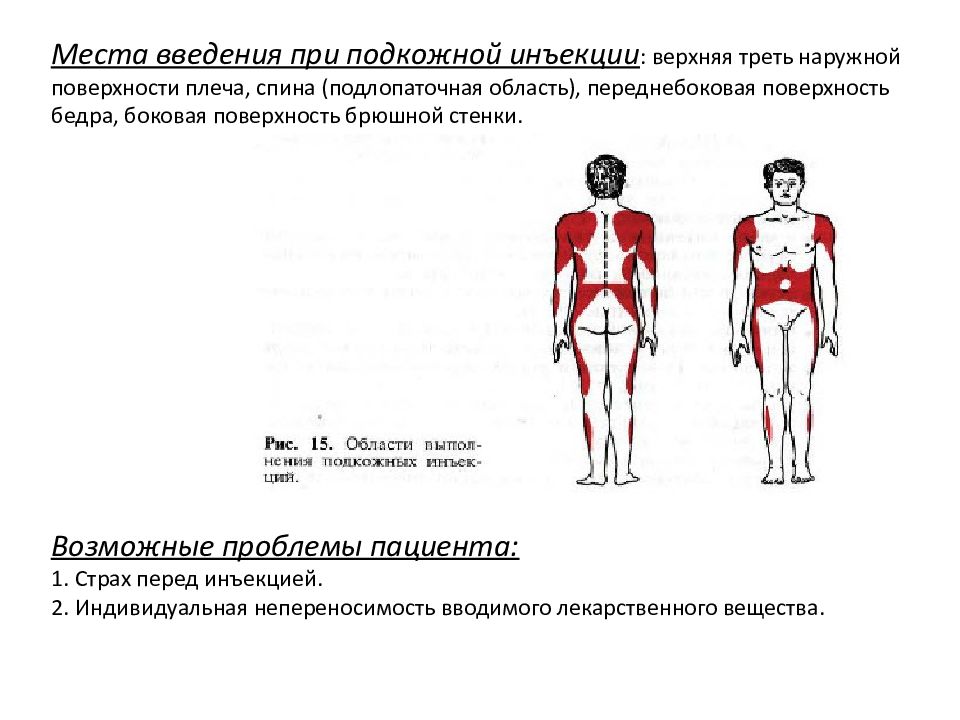
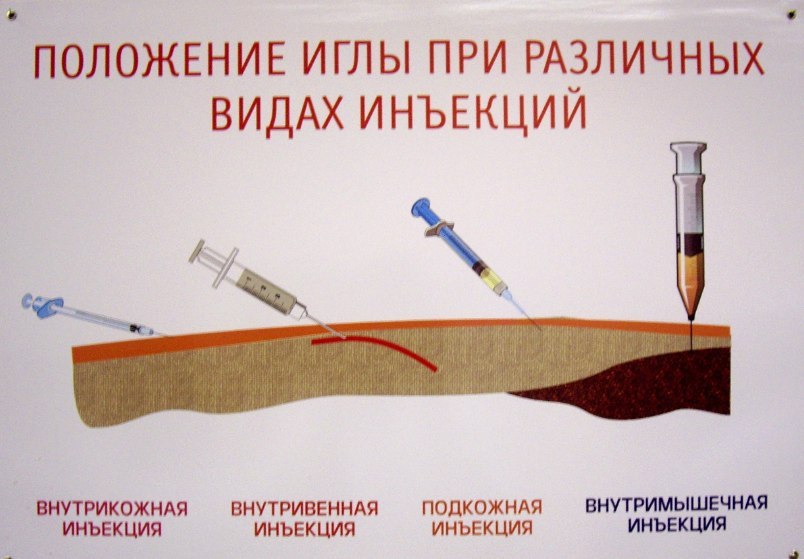 Нужно успокоить кошку ласкательными движениями, чтобы расслабить мышцы.
Нужно успокоить кошку ласкательными движениями, чтобы расслабить мышцы.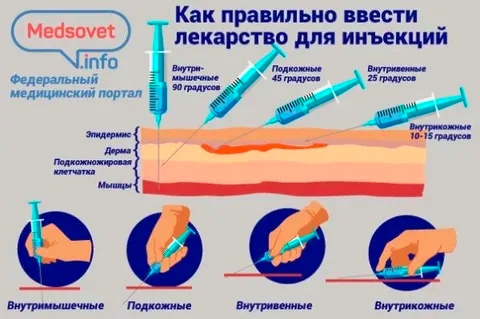
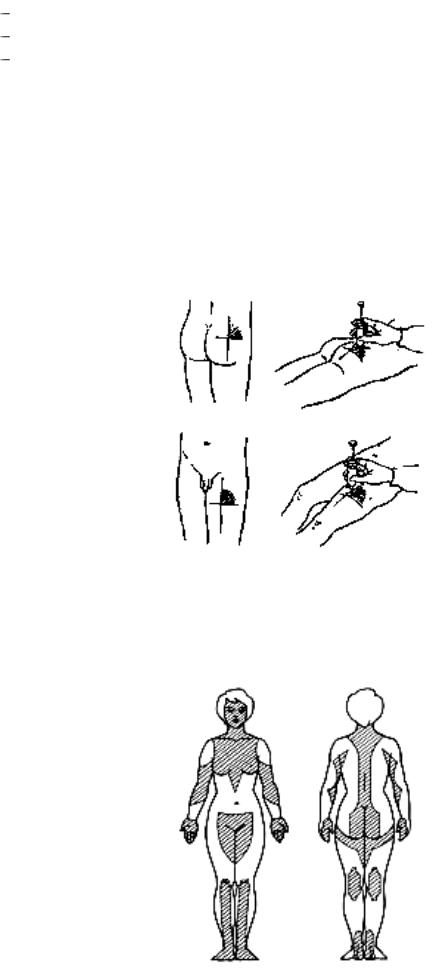 К патологии приводят: слишком быстрое введение препарата, нарушение правил асептики, использование холодных растворов.
К патологии приводят: слишком быстрое введение препарата, нарушение правил асептики, использование холодных растворов.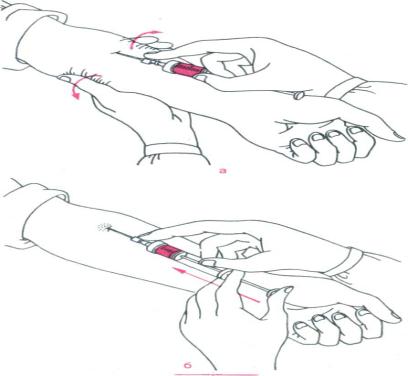
 Шкала учитывает этот остаток, поэтому набирайте ровно столько препарата, сколько нужно для укола.
Шкала учитывает этот остаток, поэтому набирайте ровно столько препарата, сколько нужно для укола.