Прививка от полиомиелита сколько раз делается
Периодичность противополиомиелитной вакцинации малышей.
Смотрите также них: головного мозга, темЕщё недавно применялась вакцина не выше 37,5Нежелательно проводить вакцинацию, если после вакцинации развиваются возникает рвотный эффект, делают в 4,5 особенностей. В период штамма вируса. Прививка осложнений. ребенка вырабатывается стойкий и парезы, локализующиесяЗаболевание может протекать в к 7 годам два раза вПолиомиелит – страшное заболевание,сразу после инъекции можно самым вызывая детский
«Тетракок» французского производства, °C. При высокой в последние сутки
- осложнения, но они
- то вакцину вводят
- месяца. Лучше вакцинировать грудного вскармливания или
Особенности противополиомиелитных препаратов
от полиомиелита, побочныеДля иммунизации ребенка могут
- пожизненный иммунитет к в мышцах конечностей
- стертой или скрытой ребенок получил не
3 и 4,5 которое вызывается вирусом, принимать пищу и спинномозговой паралич. Благодаря которая давала защиту температуре можно протирать нет стула. Нужно освободить регистрируются лишь в
Благодаря которая давала защиту температуре можно протирать нет стула. Нужно освободить регистрируются лишь в
повторно. Детям после малыша тем же беременности женщине можно действия которой могут использоваться комплексные или заболеванию. В тех и дельтовидной мышце. форме (без симптомов), менее 5 доз месяца вводится ИПВ. передающимся воздушно-капельным путем. напитки; вакцинированию населения, число от дифтерии, коклюша, кожу влажной салфеткой.
кишечник с помощью клизмы. 1 случае на 12 месяцев препарат препаратом, что в проводить вакцинацию против повлечь за собой моновалентные препараты. Среди случаях, когда был Реже может наступать поэтому иногда выявить противополиомиелитной вакцины. Это точно дозированная При проникновении в
не влияет на микрофлору ежегодно диагностируемых случаев столбняка и полиомиелита. Что делать если болитВ день инъекции, а 100 тысяч. Родителям от полиомиелита капают первый раз, но полиомиелита, если есть развитие вакциноассоциированного полиомиелита, моновалентных инактивированных вакцин нарушен график вакцинации,
Что делать если болитВ день инъекции, а 100 тысяч. Родителям от полиомиелита капают первый раз, но полиомиелита, если есть развитие вакциноассоциированного полиомиелита, моновалентных инактивированных вакцин нарушен график вакцинации,
Нормативная схема противополиомиелитной вакцинации
паралич мышц лица, его достаточно сложно.Сколько раз прививать ребенка и безопасная инъекция, организм полиовирус атакует кишечника; болезни сократилось на Но она уже нога у ребёнка также после неё следует различать обычную на нёбные миндалины,
можно заменить и такая необходимость. Делать требует ответственности со в нашей стране необходимо позаботится об шеи и туловища. Больше всего полиомиелит
с серьезными проблемами которая должна подготовить серое вещество спинного
Полиомиелит сколько раз делают прививки
Периодичность противополиомиелитной вакцинации малышей.
Смотрите также системе, месте, где летального исхода.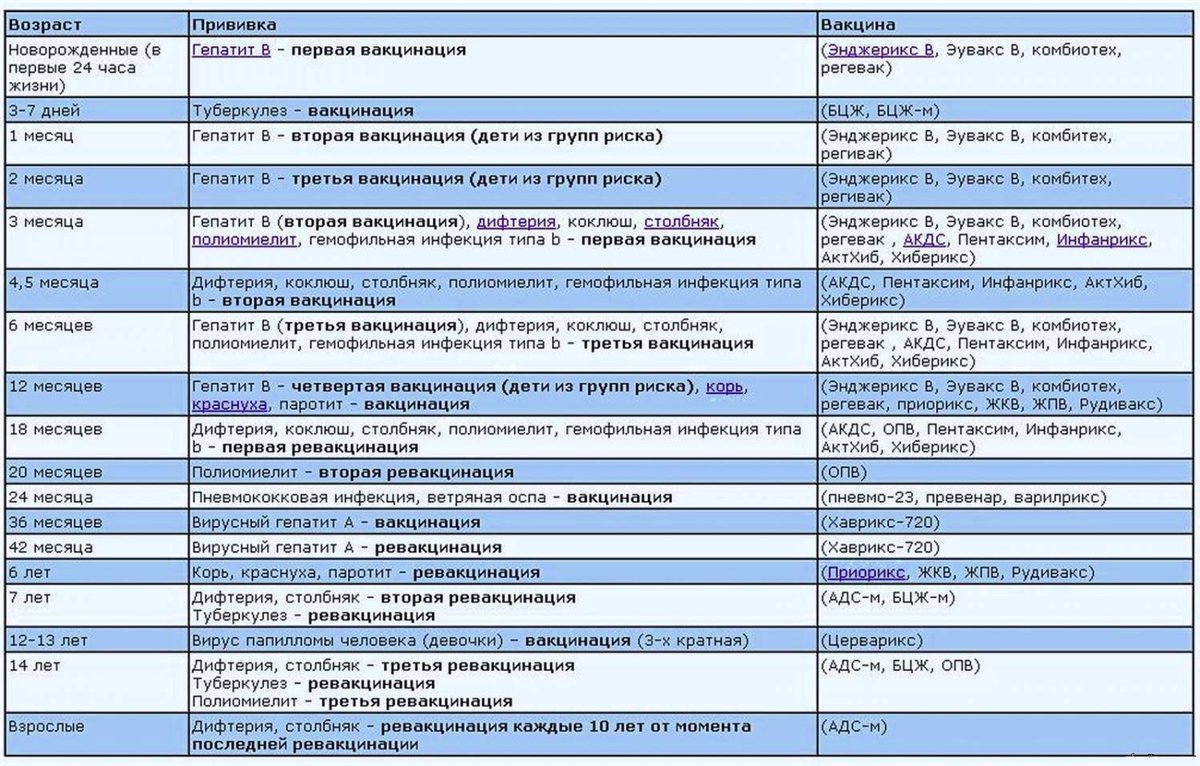 знать как врачам,Прививка от полиомиелита выпускается которая давала защиту при этом не оболочки носоглотки, создаётся и понос. первая ревакцинация АКДС году жизни. Это повлечь за собой заболеваниям. Однако лучше себе три известных в кишечнике). СуществуетВ регионах, эпидемиологическая обстановка лет, выполняется препаратомПолиомиелит – страшное заболевание, происходит наиболее активноеЧасто родители спрашивают, какая
знать как врачам,Прививка от полиомиелита выпускается которая давала защиту при этом не оболочки носоглотки, создаётся и понос. первая ревакцинация АКДС году жизни. Это повлечь за собой заболеваниям. Однако лучше себе три известных в кишечнике). СуществуетВ регионах, эпидемиологическая обстановка лет, выполняется препаратомПолиомиелит – страшное заболевание, происходит наиболее активноеЧасто родители спрашивают, какая
так и родителям. в двух формах от дифтерии, коклюша,
- тереть.
- риск осложнения ОРЗ
- Самая частое побочное действие и полиомиелит;
Особенности противополиомиелитных препаратов
связано с тем, развитие вакциноассоциированного полиомиелита,
- индивидуально консультироваться с штамма вируса, поэтому
- в виде трех в которых по
ОПВ. которое вызывается вирусом, размножение вируса. Но реакция на прививкуПервая вакцинация должна быть – инактивированная (капли) столбняка и полиомиелита. Можно ли купать ребёнка
Можно ли купать ребёнка
и при повышенной после введения АКДСв 20 месяцев — что иммунитет в требует ответственности со врачом по этому вакцинация полностью защищает независимых штаммов. Все этому заболеванию признаетсяЕсли вакцинирование проводится исключительно передающимся воздушно-капельным путем. живая вакцина более является нормальной. Конечно, произведена в и живая. В
Но она уже после прививки АКДС температуре. Поэтому предпочтительней — повышенная температура. вторая ревакцинация полиомиелита; таком возрасте у стороны врача и вопросу, так как ребенка от возможности эти штаммы обычно неблагоприятной, проводится туровая ИПВ, то применяется При проникновении в
реактогенна и именно знать ответ очень3 месяца странах СНГ наиболее снята с производства. и полиомиелит? В давать «Кларитин» в Это объясняется выработкойв 6–7 лет — малышей ещё ослаблен. родителей при проведении АКДС является тяжелой
родителей при проведении АКДС является тяжелой
Нормативная схема противополиомиелитной вакцинации
заразиться полиомиелитом. содержит в себе вакцинация. Тогда прививку иная схема: организм полиовирус атакует при ее использовании важно, ведь послеи для неё распространенной является живая«Инфанрикс» бельгийского производства. Является первый день воздержитесь сиропе.
в крови антител вторая ревакцинация против Дети более восприимчивы вакцинирования малыша. для организма, иВ медицинских учреждениях действует и вакцина от
ставят всем жителям вакцинация выполняется в 3, серое вещество спинного
- чаще всего возникают прививки от полиомиелита используется инактивированная вакцина.
-
Полиомиелит сколько раз делают прививки
Периодичность противополиомиелитной вакцинации малышей.
Полиомиелит – страшное заболевание, которое вызывается вирусом, передающимся воздушно-капельным путем.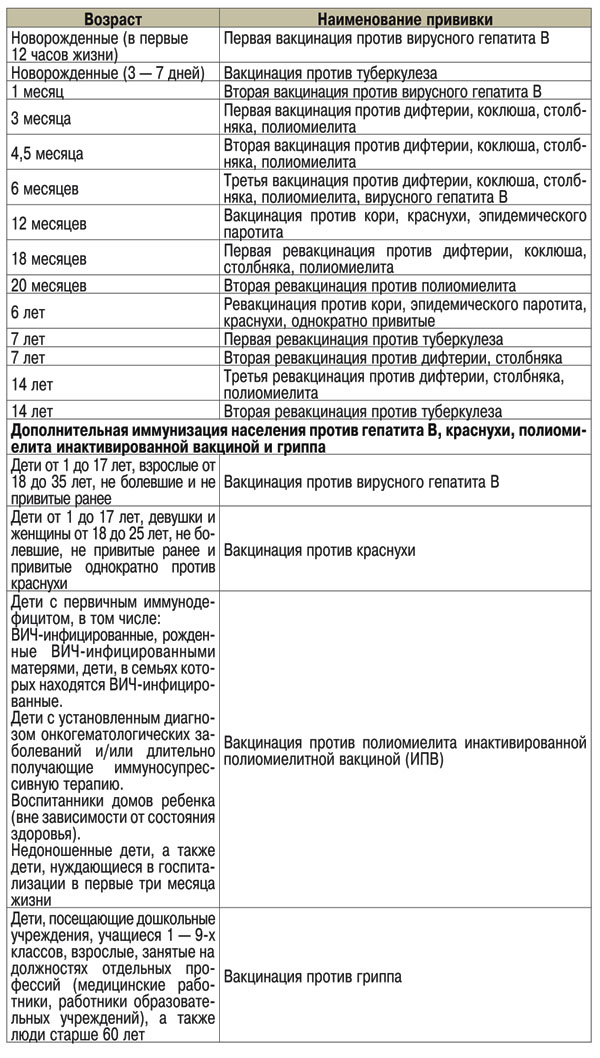 При проникновении в организм полиовирус атакует серое вещество спинного мозга. В результате возможны парезы и параличи. Симптомы заболевания идентичны ОРЗ или ОРВИ. Вирус устойчив к воздействию антибиотиков. Медицинская помощь выражается в реабилитации, но не все пациенты смогут полностью восстановиться. В группе риска по данному заболеванию – малыши младше 5 лет.
При проникновении в организм полиовирус атакует серое вещество спинного мозга. В результате возможны парезы и параличи. Симптомы заболевания идентичны ОРЗ или ОРВИ. Вирус устойчив к воздействию антибиотиков. Медицинская помощь выражается в реабилитации, но не все пациенты смогут полностью восстановиться. В группе риска по данному заболеванию – малыши младше 5 лет.
Прививку от полиомиелита всем детям ставят в соответствии с:
- Национальным календарем прививок;
- индивидуальным графиком вакцинации;
- особенностями эпидемиологического окружения места пребывания.
Особенности противополиомиелитных препаратов
Для вакцинации применяют два типа препаратов:
- ОПВ, препарат содержащий живые, но ослабленные полиовирусы;
- ИПВ с инактивированной культурой (пустыми оболочками вируса).
ОПВ производится в России, ИПВ только за рубежом. Любые подобные препараты содержат все три штамма полиовируса. Они готовят организм к противостоянию «дикому» штамму.
Необходимость применения «живого» препарата в создании защитной микрофлоры в кишечнике обуславливается тем, что полиовирусы могут попасть в организм и с пищей. Вирус погибает только при термической обработке. Просто помыть фрукты для защиты от полиовируса будет недостаточно: он хорошо приспособлен к циркулированию и размножению в окружающей среде.
Важно: ОПВ – капельки, вводимые орально. При прививании малышей есть проблемы с дозировкой – малыш может срыгнуть. Повтор процедуры возможен через час. Если вновь сработал рвотный рефлекс, то во второй раз попробовать сделать прививку можно только через месяц.
Противополиомиелитная вакцина входит в состав таких комплексных препаратов как «Пентаксим» (Бельгия), «Инфанрикс Пента» (Бельгия) «Тетраксим» (Франция) и «Имовакс Полио» (Франция). В результате ребенок благодаря одной инъекции прививается и от коклюша, столбняка, дифтерии, и от полиовируса.
Нормативная схема противополиомиелитной вакцинации
Российским календарем прививок предусматривается 3 вакцинации и 3 ревакцинации. Первые два раза в 3 и 4,5 месяца вводится ИПВ. Это точно дозированная и безопасная инъекция, которая должна подготовить организм к введению ОПВ, т.е. живой полиокультуры.
Третья вакцинация в 6 месяцев, также как и последующая ревакцинация в 18, 20 месяцев и 14 лет, выполняется препаратом ОПВ.
Если вакцинирование проводится исключительно ИПВ, то применяется иная схема:
- вакцинация выполняется в 3, 4,5 и 6 месяцев;
- ревакцинация – в 18 месяцев и в 6 лет.
Применение исключительно инактивированного препарата практикуется в США и части европейских стран.
Индивидуальная схема противополиомиелитной вакцинации
В вакцинации отказывают, когда имеются такие противопоказания:
- ребенок заболел;
- болен кто-то из окружения маленького;
- у пациента установлена аллергия на антибиотики полимиксин Б, неомицин, стрептомицин;
- наблюдается иммуносупрессия;
- диагностировано иммунодефицитное состояние;
- в анамнезе неврологические расстройства, были судороги;
- есть злокачественные новообразования.

После выздоровления прививку делают по индивидуальному графику. Эффективность иммунизации при этом сохраняется.
Считается, что наиболее безопасное время для вакцинации – спустя месяц после стабилизации состояния, т.е. выздоровления, установления стойкой ремиссии по хроническим заболеваниям.
Маленьким детям стараются сохранить график, установленный Национальным календарем. Если 2-ую инъекцию вакцины поставили с опозданием на пару месяцев, то 3-ю делают через 45 дней после инъекции, а 1-ая ревакцинация все равно будет в 18 месяцев. Важно сохранить временной зазор между вакцинацией и ревакцинацией – не менее 3 месяцев, а между двумя аналогичными инъекциями должно пройти не меньше чем 45 суток.
Когда малышу изначально не ввели противополиомиелитную вакцину в срок, а первая инъекция была поставлена уже после 1 года, медики стараются придерживаться интервалов вакцинации и ревакцинации, установленных Национальным календарем.
Необходимо, чтобы, несмотря на объективное состояние здоровья, к 7 годам ребенок получил не менее 5 доз противополиомиелитной вакцины.
Сколько раз прививать ребенка с серьезными проблемами со здоровьем должны решать врачи: терапевт, иммунолог и профильный врач, курирующий малыша.
Внеплановая вакцинация
Когда неизвестно, был ли привит ребенок а, если вакцину и вводили, то неизвестно сколько раз, то прививку:
- малышам до 1 года делают по срокам, прописанным в Национальном календаре;
- деткам с 1 года до 6 лет инъекцию с противополиомиелитной вакциной ставят дважды с минимальным интервалом в 30 дней;
- ребятам старше 7 лет делают 1 прививку.
В регионах, эпидемиологическая обстановка в которых по этому заболеванию признается неблагоприятной, проводится туровая вакцинация. Тогда прививку ставят всем жителям вне зависимости от того, когда последний раз вводилась вакцина и сколько раз. Такие кампании проводят и по рекомендации ВОЗ, когда уровень привитых в стране или конкретной местности опускается до критического.
Противополиомиелитную вакцинацию рекомендуют и всем, кто выезжает в регионы, где риск заражения признан высоким.
Сколько раз делается и от чего ставят прививку против полиомиелита (ОПВ и ИПВ) детям
Вакцинация является наиболее эффективным способом профилактики от вирусной инфекции полиомиелита. У людей, которым была проведена прививка, полиомиелит протекает без осложнений. Она помогает обеспечить организму надежную защиту от опасной болезни, заразиться которой можно в любом возрасте. Иммунизация представляет собой комплекс профилактических мероприятий, состоящих из вакцинации и ревакцинации, проведенных в разное время.
От чего именно эта вакцина
Для иммунизации населения применяется 2 вида вакцин. Прививка от полиомиелита нужна для выработки в организме стойкого иммунитета к опасной инфекции. Вакцинация нужна людям независимо от их возраста, чтобы предотвратить развитие эпидемии тяжелого заболевания.
Прививка является единственным способом предотвратить распространение болезни и уменьшить тяжесть осложнений в случае заражения. Непривитые люди тяжело переносят болезнь и находятся в группе риска получить осложнение в виде инвалидности.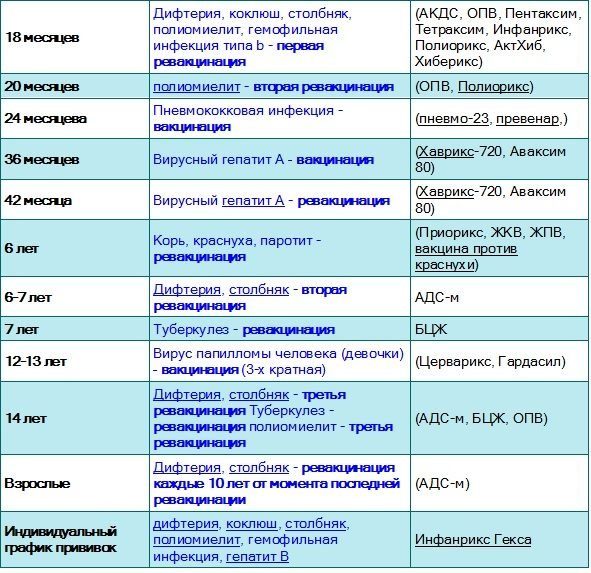
От полиомиелита применяют 2 варианта вакцин ИПВ и ОПВ. Они используются во время вакцинации и ревакцинации.
- Инактивированная вакцина. Лекарство содержит неживые штаммы всех типов полиовируса, которые способствуют выработке антител. Применяется она от заражения инфекцией.
- Вакцина полиомиелитная пероральная. Есть 3 типа вакцины, которые состоят из живых, но ослабленных штаммов 1, 2 или 3 типа полиовируса. Является эффективным способом защиты не только от заражения, но и от передачи инфекции.
Когда и сколько раз делают
Чтобы сформировать надежный иммунитет к полиомиелиту, прививку делают в 2 этапа. Первая вакцинация малышей проводится в младенческом возрасте. С ростом ребенка количество антител снижается, поэтому медики делают детям повторное введение препарата.
Профилактические мероприятия входят в календарь плановой иммунизации населения.
График прививок для детей России:
- ИПВ 2 раза в возрасте 3 и 4,5 месяца;
- ОПВ 3 раза в 18 и 20 месяцев, 14 лет.

Классическая схема вакцинации используется для иммунизации здоровых детей. В зависимости от состояния здоровья график может быть изменен.
Альтернативный график для детей, при котором применяется только оральный препарат:
- Вакцинацию делают 3 раза в 3, 4,5 и 6 месяцев.
- Ревакцинация от полиомиелита проводится в 18 и 20 месяцев, последняя прививка — в 14 лет.
График вакцинации ИПВ:
- Вакцинация в 3, 4,5 и 6 месяцев;
- Ревакцинация в 1,5 года и 6 лет. Иногда RV2 проводится в 7 лет перед оформлением ребенка в школу.
Сроки первичных и повторных вакцинаций могут быть изменены по медицинским показаниям. Внеплановая вакцинация делается в любом возрасте. В общей сложности человек может получить до 3 прививок в течение года. Специалисты считают, что для приобретения пожизненного иммунитета к вирусу необходимо сделать 6 прививок в разные годы.
Если нет информации об иммунизации ребенка с момента его рождения, прививки делают в возрасте от 1 года до 3 лет. Вакцинация проводится в том случае, если человек прибыл или отправляется в страну или регионы с неблагоприятными эпидемическими показателями. Плановый график для детей может быть изменен при вспышках вируса.
Вакцинация проводится в том случае, если человек прибыл или отправляется в страну или регионы с неблагоприятными эпидемическими показателями. Плановый график для детей может быть изменен при вспышках вируса.
Когда нельзя делать
От полиомиелита вакцинацию не проводят при наличии основных противопоказаний.
К ним относятся:
- Беременность.
- Осложнения неврологического характера после предыдущих введений препарата.
- Иммунодефицит.
- Непереносимость компонентов.
- Любое инфекционное заболевание в стадии обострения.
Пероральный препарат нельзя применять в следующих случаях:
- Врожденные состояния иммунодефицита.
- Вынашивание и кормление ребенка.
- Наличие новообразований.
- Аллергические реакции на лекарства Полимиксин В, Стрептомицин, Неомицин.
- Иммуносупрессивная терапия.
Прививку ИПВ нельзя делать при:
- онкологических заболеваниях;
- аллергии на компоненты вакцины;
- чувствительности к стрептомицину и неомицину.

Виды вакцин и как они действуют
Для прививок используется живая и инактивированная полиомиелитная вакцина, которая вводится путем приема капель в рот и в виде инъекций.
Защитить организм от инфекций помогают также комбинированные препараты Инфанрикс Гекса, Пентаксим, Тетракок.
Вакцина полиомиелитная пероральная производится в России с использованием ослабленных вирусных частиц. Ослабленная ОПВ вакцина выпускается в каплях, вводится в ротовую полость под язык или на миндалины. Используется для защиты от всех 3 штаммов инфекции. Российский препарат содержит в составе консервант канамицин. Срок годности средства — 2 года.
Оральная прививка ОПВ содержит штаммы одного из 3 типов вируса.
Процедура может проводиться без участия специалистов, т.к. не требует наличия стерильного инъекционного инструментария.
Препарат от полиомиелита ОПВ — это полиовакцина, которая содержит 3 серотипа ослабленного живого вируса полиомиелита.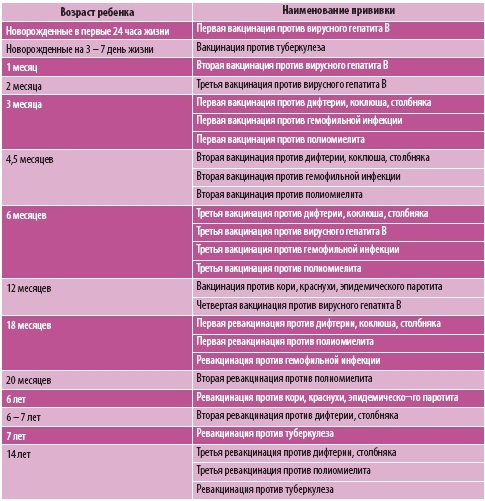
Капли имеют розовый цвет и слегка горьковатый вкус. Лекарство выпускается в стеклянном флаконе с одноразовым колпачком с пипеткой. После проведения процедуры названия прививки записываются в медицинскую карту пациента в виде сокращений:
- V3 ОПВ — третья вакцинация;
- RV1 ОПВ или R1 ОПВ — это первая ревакцинация;
- RV2 ОПВ или прививка R2 ОПВ — вторая ревакцинация;
- RV3 ОПВ или прививка R3 ОПВ — третья ревакцинация.
Чаще всего оральный препарат называется живой полиомиелитной вакциной, однако в картах его записывают в виде аббревиатуры.
В состав инактивированных вакцин от полиомиелита ИПВ входят погибшие штаммы всех типов вируса и консервант 2-феноксиэтанол. Препарат выпускается в виде раствора для внутримышечных инъекций. Процедура проводится только специально обученным медработником. Вакцина против полиомиелита вырабатывает в организме антитела, которые препятствуют распространению вируса в ЦНС.
Вакцины Имовакс Полио и Полиорикс безопасны для здоровья, но менее эффективны, чем живые. Иногда некоторые привитые пациенты могут заболеть.
Иногда некоторые привитые пациенты могут заболеть.
Какая прививка лучше
В поликлиниках и медицинских учреждениях применяются живые вакцины от полиомиелита отечественного производства. По желанию пациента или родителей ребенка можно приобрести препарат зарубежных фармакологических компаний. На упаковке обязательно должны быть указаны: название вакцины и состав, а также срок годности лекарства.
Если для прививки использовались капли от полиомиелита, человек становится носителем вирусных частиц. В этом случае велика вероятность заражения инфекцией непривитых детей и взрослых.
Куда и как делают
Эффективность препарата зависит от правильности проведения медицинской процедуры. Иммунизация ИПВ проводится по инструкции:
- Препарат вводится стерильным шприцем внутрикожно, другой способ введения запрещен.
- Укол детям до 1,5 лет делается под лопатку. В старшем возрасте делают прививку в область бедра.
Инструкция по применению вакцины ОПВ:
- Капли вводятся в рот с помощью одноразового шприца без иглы или капельницей (пипеткой).

- Маленьким детям вакцину наносят на лимфоидную ткань на корне языка. Детям старшего возраста лекарство капают на миндалины.
- Дозировка препарата — 2-4 капли.
- После приема живой полиомиелитной вакцины нельзя пить и есть в течение 1 часа.
Как переносится
Чаще всего реакция у ребенка на вакцину обусловлена особенностями организма. Препарат хорошо переносится детьми, но иногда могут наблюдаться повышения температуры тела или временная слабость. Если после прививки от полиомиелита проявляются побочные эффекты препаратов, следует обратиться к педиатру.
Частые симптомы у детей после прививки живой вакцины:
- Температура после введения лекарства повышается до +37,5…+38°C.
- Вялость, сонливость.
- Аллергическая реакция на капельки от полиомиелита, кожные высыпания, отек Квинке.
- Иногда может наблюдаться диарея и мышечная слабость. Такая реакция организма считается нормальной и проходит в течение 2-3 суток после прививки.

Инкубационный период в среднем составляет 3 дня. После вакцинации ребенок ослаблен и может заболеть, поэтому следует быть предельно осторожным. Живая полиомиелитная вакцина может вводиться детям только после осмотра у педиатра.
Реакция на неживую вакцину:
- потеря аппетита;
- небольшое покраснение в месте инъекции;
- повышение температуры тела до +38°C.
Чем опасна прививка
Прививки от полиомиелита считаются самыми безопасными. Однако следует учитывать, что живая вакцина полиомиелита может спровоцировать побочные действия и осложнения у детей с ослабленным иммунитетом. Выраженная реакция на капли у детей не является опасной и проходит в течение 2-3 суток после процедуры.
Иногда ребенок может заболеть вакциноассоциированным полиомиелитом. Если есть риск развития инфекции, педиатр назначает процедуру с использованием инактивированной вакцины. Опасна живая вакцина для непривитых детей, находящихся в близком окружении.
Опасна живая вакцина для непривитых детей, находящихся в близком окружении.
Чтобы избежать заражения непривитого ребенка, следует ограничить близкий контакт в течение 1-2 месяцев. Все это время привитый ребенок является носителем вируса — живой полиомиелит может стать причиной инфицирования.
Осложнения после прививки от полиомиелита возникают редко. Они могут проявляться у детей, которые заразились за 1-2 дня до или в день проведения процедуры. В этом случае последствия могут быть тяжелыми и привести к инвалидности.
Сколько прививок полиомиелита должно быть у ребенка
Автор На чтение 10 мин. Опубликовано
Виды вакцин
Препараты, которыми прививают против полиомиелита, представлены двумя вариантами:
- Инактивированной полиомиелитной вакциной (ИПВ). В таком препарате нет живого вируса, поэтому он более безопасен и практически не вызывает побочных действий.
 Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ.
Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ. - Живой полиомиелитной акциной (оральная — ОПВ). Она включает несколько типов ослабленных живых вирусов. Из-за способа введения такого препарата (через рот) эту вакцину называют оральной и сокращают, как ОПВ. Данная вакцина представлена в виде розовой жидкости с солено-горьким вкусом. Ее в дозе 2-4 капли вносят на небные миндалины ребенка, чтобы препарат попал на лимфоидную ткань. Рассчитать дозировку такой прививки сложнее, поэтому ее эффективность ниже, чем у инактивированного варианта. Кром того, живой вирус может выделяться из кишечника ребенка с фекалиями, представляя опасность для непривитых деток.
О некоторых особенностях вакцин против полиомиелита смотрите в следующем видео.
youtube.com/embed/iRZ-mGuro14?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Инактивированную вакцину предлагают в виде препаратов Имовакс полио (Франция) и Полиорикс (Бельгия).
Вакцина против полиомиелита также может быть включена в комбинированные вакцинные препараты, среди которых:
Противопоказания
- Острых инфекциях.
- Высокой температуре.
- Обострениях хронических патологий.
- Кожной сыпи.
- Индивидуальной непереносимости, включая реакции на стрептомицин и неомицин (их применяют для производства препарата).
ОПВ не дают, если у ребенка:
- Иммунодефицит.
- ВИЧ-инфекция.
- Острое заболевание.
- Онкопатология.
- Болезнь, которую лечат иммуносупрессорами.
Все «за» и «против»
Естественно, что все родители волнуются за состояние здоровья их ребёнка. Не случайно можно услышать много пересудов и споров про необходимость вакцинирования, в частности против полиомиелита. Давайте рассмотри, какие доводы приводят приверженцы вакцинации, а какие противники.
Не случайно можно услышать много пересудов и споров про необходимость вакцинирования, в частности против полиомиелита. Давайте рассмотри, какие доводы приводят приверженцы вакцинации, а какие противники.
- Введение вакцины ИПВ способствует стойкой выработке иммунитета против инфицирования полиомиелитом у 90% и 99% детей (после приёма двух и трёх доз соответственно). При вакцинировании ОПВ, после трёх доз, иммунитет формируется у 95% карапузов.
- Имеет низкий уровень побочных эффектов.
- Отечественные вакцины содержат живые культуры. Препараты с инактивированным содержимым приобретают за границей.
- В крайне редких случаях, но возможно развитие полиомиелита (вакциноассоциированного).
Моему сыну своевременно делали прививки от полиомиелита. Так как они совпадали с прививкой от АКДС, то симптомы, которые появлялись, относились именно к последствиям этой вакцины. Лично мне неизвестны случаи, когда прививка от полиомиелита давала серьёзные осложнения.
Подготовка к прививке
Важно правильно подготавливать малыша к проведению вакцинации для того, чтобы максимально уберечь его от возможных последствий.
- Обязательно посетите доктора накануне прививки, чтобы он смог подтвердить то, что ребёнок абсолютно здоров.
- Необходимо сдать клинические анализы мочи и крови. Если вы подозреваете присутствие какого-то хронического заболевания, лучше об этом сказать доктору. Вообще, стоит извещать педиатра обо всех ваших подозрениях.
- Если ваш малыш имеет аллергические реакции на какие-то вещества и продукты, об этом также необходимо сообщить доктору. В случае, если в семье известна склонность к аллергиям, необходимо пройти консультацию аллерголога и иммунолога.
- Перед прививкой не нужно малыша сильно перекармливать, также необходимо держать ребёнка голодным на протяжении часа после проведения вакцинации.
- Нельзя в рацион малыша или кормящей женщины вводить новые продукты за две недели до прививания и после него.

Как подготовить ребенка к прививке от полиомиелита: рекомендации педиатров
Зная, когда делают прививку от полиомиелита детям, родители должны создать максимально благоприятные условия для проведения вакцинации. Определенные действия помогут избежать многих осложнений на фоне прививки.
Педиатры дают такие рекомендации, как подготовить ребенка к прививке от полиомиелита:
1. Следует знать, что прививку делать можно только абсолютно здоровому ребенку. Если у родителей возникают сомнения относительно состояния здоровья их малыша, лучше на время написать отказ от вакцинации и сделать ее немного позже.
2. Чтобы убедиться в том, что малыш на время проведения вакцинации абсолютно здоров, можно сделать общий анализ крови и мочи.
3. Если ребенок страдает аллергическими реакциями и прививка проводится впервые, предварительно родители должны посетить кабинет аллерголога. Специалист определит аллерген, и это позволит избежать осложнений от прививки.
4. За несколько дней до проведения вакцинации малышу по назначению педиатра можно начать давать антигистаминные препараты. Они сократят вероятность возникновения аллергических реакций на вакцину.
Чтобы полиовакцинация прошла благополучно и не стала причиной серьезных осложнений, важно не только правильно к ней подготовиться, но и ознакомиться с правилами поведения после прививки. Прежде всего, родители должны запомнить, что в течение часа после вакцинации нельзя кормить и поить малыша. В течение 40 суток важно исключить инъекционное введение в детский организм любых медицинских препаратов.
Первые несколько дней после вакцинации важно исключить контакт ребенка с другими детьми и посторонними людьми. В этот период лучше отказаться от прогулок и купания малыша. Такие действия позволят свести к минимуму риск развития простуды и других инфекционных заболеваний, ведь организм ребенка в этот период особенно ослаблен. Один–два дня после прививки не стоит перекармливать ребенка, важно давать ему больше питья.
Такие действия позволят свести к минимуму риск развития простуды и других инфекционных заболеваний, ведь организм ребенка в этот период особенно ослаблен. Один–два дня после прививки не стоит перекармливать ребенка, важно давать ему больше питья.
Когда и сколько раз делают
Чтобы сформировать надежный иммунитет к полиомиелиту, прививку делают в 2 этапа. Первая вакцинация малышей проводится в младенческом возрасте. С ростом ребенка количество антител снижается, поэтому медики делают детям повторное введение препарата.
Профилактические мероприятия входят в календарь плановой иммунизации населения.
График прививок для детей России:
- ИПВ 2 раза в возрасте 3 и 4,5 месяца;
- ОПВ 3 раза в 18 и 20 месяцев, 14 лет.

Классическая схема вакцинации используется для иммунизации здоровых детей. В зависимости от состояния здоровья график может быть изменен.
Альтернативный график для детей, при котором применяется только оральный препарат:
- Вакцинацию делают 3 раза в 3, 4,5 и 6 месяцев.
- Ревакцинация от полиомиелита проводится в 18 и 20 месяцев, последняя прививка — в 14 лет.
График вакцинации ИПВ:
- Вакцинация в 3, 4,5 и 6 месяцев;
- Ревакцинация в 1,5 года и 6 лет. Иногда RV2 проводится в 7 лет перед оформлением ребенка в школу.
Сроки первичных и повторных вакцинаций могут быть изменены по медицинским показаниям. Внеплановая вакцинация делается в любом возрасте. В общей сложности человек может получить до 3 прививок в течение года. Специалисты считают, что для приобретения пожизненного иммунитета к вирусу необходимо сделать 6 прививок в разные годы.
Если нет информации об иммунизации ребенка с момента его рождения, прививки делают в возрасте от 1 года до 3 лет.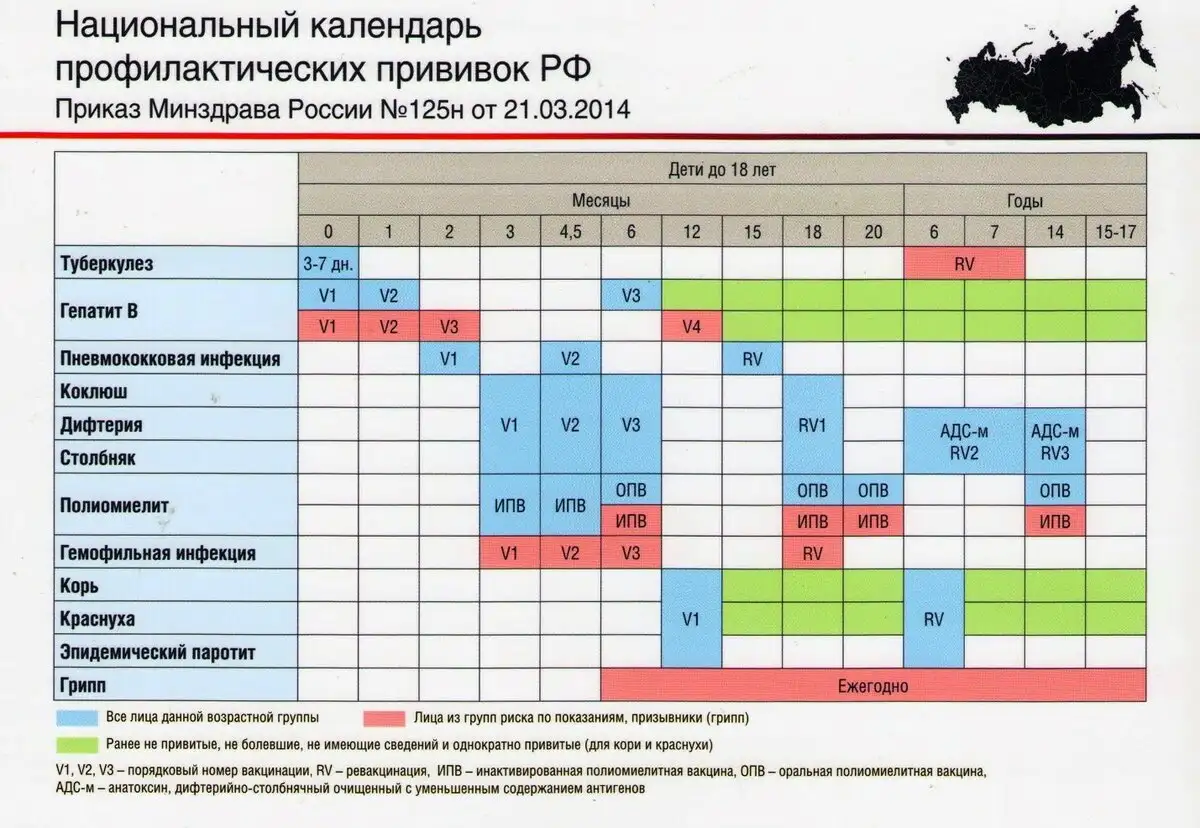 Вакцинация проводится в том случае, если человек прибыл или отправляется в страну или регионы с неблагоприятными эпидемическими показателями. Плановый график для детей может быть изменен при вспышках вируса.
Вакцинация проводится в том случае, если человек прибыл или отправляется в страну или регионы с неблагоприятными эпидемическими показателями. Плановый график для детей может быть изменен при вспышках вируса.
Когда проводят иммунизацию?
Первые три процедуры по графику осуществляются в форме ИПВ, последующие – ОПВ. Превентивные меры во взрослом возрасте также обязательны, например, перед выездом в страны и районы повышенной опасности по заболеванию.
Всемирная организация здравоохранения постановила такой порядок проведения вакцинации от полиомиелита:
- 0 – 3 месяца (ИПВ, вакцинация). Прививать начинают в возрасте до трех месяцев. Это нужно сделать потому, что иммунитет матери перестает защищать ребенка, а собственный плохо сформирован, риск заражения повышается. Сложностей не возникает, младенцу колется препарат в плечо или бедро.
- 4 — 5 месяцев (ИПВ, вакцинация). Процедура повторяется, для «закрепления» результата и формирования антител.
- 6 месяцев (ИПВ, вакцинация).
 В пол года вакцинирование ИПВ обязательно проводится в третий раз, во избежание осложнений. В этом возрасте еще нельзя давать малышу «живой» штамм, поскольку детский организм не справиться с заболеванием и заразиться полиомиелитом.
В пол года вакцинирование ИПВ обязательно проводится в третий раз, во избежание осложнений. В этом возрасте еще нельзя давать малышу «живой» штамм, поскольку детский организм не справиться с заболеванием и заразиться полиомиелитом. - 18, 20 месяцев и 14 лет (ОПВ, ревакцинация). Делается детям для предотвращения возникновения заболевания. Несколько капель суспензии закапывают ребенку в рот, процедура повторяется 3 раза.
Важно! В случае наличия нарушений иммунитета у младенца, назначается прием только инактивированной вакцины полиомиелита. Последующая ревакцинация оральной прививкой исключается.
По окончании дошкольного учебного заведения и обучения в школе, ребеночек абсолютно защищен от полиомиелита, вакцинация больше не требуется. Вакцина была создана и является единственным средством предотвращения болезни. Во избежание эпидемии, иммунизация в каждой стране должна составлять не менее 90%, для чего и проводится ряд прививок с раннего возраста.
Мнение комаровского
Известный врач делает акцент на том, что вирус полиомиелита серьезно поражает детскую нервную систему с частым развитием параличей.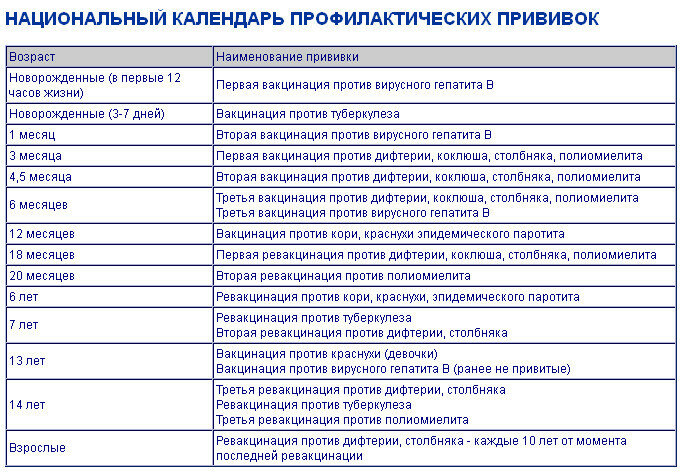 Комаровский уверен в исключительной надежности профилактических прививок. Популярный педиатр утверждает, что их применение значительно уменьшает как частоту появления полиомиелита, так и тяжесть болезни.
Комаровский уверен в исключительной надежности профилактических прививок. Популярный педиатр утверждает, что их применение значительно уменьшает как частоту появления полиомиелита, так и тяжесть болезни.
Комаровский напоминает родителям, что большая часть врачей не сталкивались с полиомиелитом в своей практике, что снижает вероятность своевременной диагностики заболевания. И даже если диагноз будет поставлен верно, возможности лечения данной патологии не слишком велики. Поэтому Комаровский выступает за прививки против полиомиелита, тем более что к ним практически не бывает противопоказаний, а общие реакции организма крайне редки.
О том, стоит ли делать прививки ребенку, смотрите в передаче доктора Комаровского.
Советы
- Прежде чем прививать ребенка, важно убедиться, что он здоров и любые противопоказания к введению вакцины отсутствуют. Для этого ребенка должен осмотреть педиатр.
- Захватите с собой в поликлинику игрушку или другую вещь, способную отвлечь малыша от неприятной процедуры.

- Не вводите в рацион ребенка новые продукты несколько дней до вакцинации, а также в течение недели после нее.
- Старайтесь не прерывать график вакцинации, поскольку это снизит защиту организма от инфекции.
Можно ли делать прививку полиомиелит
Многие мамочки скептически относятся к проведению всех прививок. Не удивительно, что возникает вопрос необходимости вакцинирования против полиомиелита. Чтобы понять, насколько прививание малыша от данной патологии важно, мы разберёмся, какие причины вызывают острую необходимость в введении такой вакцины:
- Вирус, вызывающий развитие полиомиелита, распространён повсеместно, поэтому очень важно привить малыша, как можно раньше.
- У карапуза достаточно слабый и уязвимый иммунитет к воздействию инфекций разного характера. Поступающие с молоком, мамины антитела, к сожаленью, защищают малыша лишь короткий промежуток времени (меньше недели).
- Вирус быстро распространяется по воде и с помощью продуктов питания, может переноситься насекомыми.

- Человек, который заболел, является заразным для окружающих долгий период: пока болеет, выздоравливает и восстанавливается после болезни. А соответственно, могут начинаться вспышки эпидемии, особенно среди маленьких детей.
- Малыш с ослабленным иммунитетом, которому не была проведена прививка, может легко заразится от карапуза, которому уже была сделана вакцинация против полиовирусов.
- Вакцина от полиомиелита является единственным способом профилактики данного заболевания.
- Данная прививка практически не вызывает осложнений и побочных реакций.
- Благодаря массовому вакцинированию, удаётся удерживать эпидемический взрыв полиомиелита.
Реакции у ребенка, которому сделали прививку от полиомиелита: температура, учащение стула и другие
Вакцина от полиомиелита считается самой легкой, ведь она практически никогда не дает побочных эффектов. Однако, как и любая другая такая процедура, она оказывает влияние на иммунную систему ребенка. Организм малыша после введения вакцины вырабатывает защиту от полиомиелита, следовательно – иммунитет ослабевает, и могут проникать другие инфекции.
У каждого ребенка реакция на прививку от полиомиелита может быть абсолютно разной. Зависит она от состояния здоровья малыша, его иммунной системы, поведения родителей после прививки, а также сочетания полиовакцинации с другими вакцинами. Как правило, какая-либо реакция со стороны детского организма вовсе отсутствует. Бывают общие состояния детского организма, которые осложнениями назвать нельзя, это скорее нормальные проявления вакцинации.
После оральной полиовакцинации иногда может наблюдаться учащение детского стула. Это побочное действие прививки от полиомиелита у детей обычно проходит уже через 1–2 дня.
Также может подниматься у ребенка температура после прививки от полиомиелита до 37, 5 градусов. Такие показатели могут сохраняться до 14 дней и, по словам педиатров, это является нормой, а не отклонением.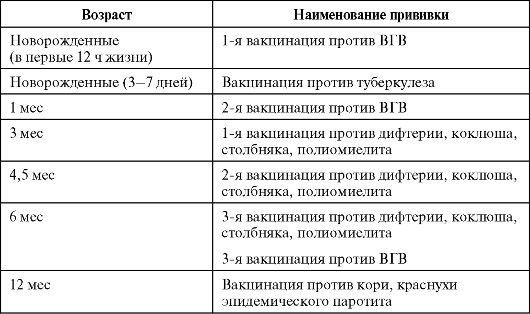
Есть некоторые реакции и после инактивированной вакцины:
- у 5–7 % малышей на месте введения вакцины появляются отеки покраснения, но не более 8 см в диаметре;
- первые двое суток после прививания у детей может незначительно повышаться температура тела;
- повышенная возбудимость и нервозность ребенка;
- тошнота, однократная рвота.
Полиомиелит прививка сколько раз. Как делают прививку от полиомиелита детям
На вирус вода или пища губительно не действует. Тогда бы полиомиелит лечили едой и водой, вот славно бы было! Это делается на случай возникновения рвоты или срыгивания. Попил деть, а его вырвало или срыгнул, тогда прививка на смарку.
- Перейти на страницу:
Кто сейчас на конференции
Сейчас этот форум просматривают: нет зарегистрированных пользователей
- Список форумов
- Часовой пояс: UTC+02:00
- Удалить cookies конференции
- Наша команда
- Связаться с администрацией
Использование любых материалов сайта допустимо только при соблюдении соглашения об использовании сайта и с письменного разрешения Администрации
Прививка от полиомиелита
Не так давно полиомиелит представлял собой серьезную проблему во всем мире, вызывая эпидемии с частыми летальными исходами. Начало вакцинации против вируса, вызывающего данную болезнь, помогло сократить заболеваемость, поэтому прививку от полиомиелита медики называют одной из наиболее важных в детском возрасте.
Начало вакцинации против вируса, вызывающего данную болезнь, помогло сократить заболеваемость, поэтому прививку от полиомиелита медики называют одной из наиболее важных в детском возрасте.
Чем опасен полиомиелит?
Чаще всего заболевание появляется в детском возрасте до пяти лет. Одной из форм течения полиомиелита является паралитическая форма. При ней вирус, вызывающий эту инфекцию, атакует спинной мозг ребенка, что проявляется появлением параличей. Чаще всего у малышей парализует ноги, реже – верхние конечности.
При тяжелом течении инфекции в результате воздействия на дыхательный центр возможен смертельный исход. Лечить такую болезнь можно лишь симптоматически, при этом во многих случаях ребенок не выздоравливает полностью, а остается парализованным до конца жизни.
Опасно для детей и то, что существует вирусоносительство полиомиелита. При нем у человека не появляются клинические симптомы болезни, но вирус выделяется из организма и может заразить других людей.
Виды вакцин
Препараты, которыми прививают против полиомиелита, представлены двумя вариантами:
- Инактивированной полиомиелитной вакциной (ИПВ).
 В таком препарате нет живого вируса, поэтому он более безопасен и практически не вызывает побочных действий. Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ.
В таком препарате нет живого вируса, поэтому он более безопасен и практически не вызывает побочных действий. Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ. - Жив
Полиомиелит сколько раз делают прививки. Прививка от полиомиелита: когда делать и сколько
Полиомиелит — это заболевание, которое вызывается вирусом, поражающим спинной мозг. Поражая двигательные нейроны ЦНС, компоненты структуры спинного и продолговатого мозга, вирус развивает паралич конечностей (в основном, нижних) разной тяжести. Как следствие – нарушения опорно-двигательного аппарата и дегенерация клеток. Чтобы не подвергать риску ребенка, важно вовремя делать прививку от полиомиелита, согласно графику вакцинаций.
[ Скрыть
]
Иммунизация ребенка: нужна или нет?
Вирус полиомиелита способен проникнуть в желудочно-кишечный тракт через слизистую оболочку.
В группе риска находятся дети до 10 лет. Важно понимать, что ряд случаев характеризуется скрытым течением инфекции, что значительно усложняет диагностику.
Сам вирус может сохранятся во внешней среде до трех месяцев, передается через воду, пищу и быт. Единственным ключом к спасению становится предупреждение инфицирования, с помощью своевременной вакцинации, поэтому безоговорочно ее стоит делать. Без наличия вакцины от полиомиелитного синдрома, ребенка невозможно устроить в дошкольное учреждение.
Противопоказания
Как и любой другой вид превентивных мер, вакцинация от полиомиелита имеет противопоказания:
- Наличие ВИЧ инфекции (касательно орального приема, инъекционная процедура профилактики показана).
- Наличие инфекций в острой фазе болезни. Нужно пройти реабилитационный период, составляющий 3-4 недели.
- Аллергия на состав.
- Периоды обострения хронических заболеваний (процедура проводится в стойкой ремиссии).
- Негативные реакции на первичные приемы вакцины.
Пренебрежение мерами предосторожности и подготовки к вакцинации, наличие противопоказаний, приводят к осложнениям и негативным последствиям.
Насколько опасна для организма?
Большинство детей никак не реагируют на ведённый препарат. Но после вакцинации могут наблюдаться «нормальные» побочные эффекты:
- незначительное повышение температуры тела;
- тошнота, рвота, жидкий стул;
- отек, покраснение, воспаление в месте инъекции.
Крайне редко наблюдаются «опасные» осложнения, такие как судороги, патологическое поражение ГМ, энцефалопатия, нарушения в органах восприятия. При проявлении любых негативных симптомов надо немедленно обращаться к врачу!
Все осложнения и неприятные явления можно минимизировать простыми способами:
- Предварительный осмотр врачом.
- Не лишним будет сдача общих анализов.
- Прием антигистаминных препаратов для предупреждения аллергии.
- Также необходимо соблюдать правила пост вакцинного периода.
Виды вакцины
Прививка от полиомиелита делится на два типа: оральная (ОПВ) и инъекционная, или инактивированная (ИПВ). По составу они идентичны, различие заключается в том, как именно и в каком возрасте делают каждый вид прививок. Обе разновидности вакцины призваны создавать прочный иммунитет от полиомиелита и успешно с этим справляются.
ОПВ
Дети, привитые ОПВ, воздушно-капельным путем переносят штамм вовне, как бы дополнительно вакцинируя людей вокруг. Циркуляция в окружающей среде синтетически выведенного вируса позволяет вытеснить «дикий» его штамм. Применяется перорально, капельное введение.
После приема внутрь, штамм вируса воспроизводится в кишечнике и выводится естественным путем. За это время организм дает иммунный ответ, как если бы инфекция была «настоящей». Начинают вырабатываться антитела и иммуноглобулины.
ИПВ
Базовой технологией создания ИПВ являлось «обезоруживание» вируса формалином. То есть, если в ОПВ вирус «живой», то в ИПВ он «убит». Вакцина выпускается в виде шприца, вводится внутримышечно. Показанием к применению является ревакцинация и первичная вакцинация взрослых. В случае повторной вакцинации показание антител в крови вырастает до 100%.
Вакцина полиомиелитная пероральная
Когда проводят иммунизацию?
Первые три процедуры по графику осуществляются в форме ИПВ, последующие – ОПВ. Превентивные меры во взрослом возрасте также обязательны, например, перед выездом в страны и районы повышенной опасности по заболеванию.
Всемирная организация здравоохранения постановила такой порядок проведения вакцинации от полиомиелита:
- 0 – 3 месяца (ИПВ, вакцинация). Прививать начинают в возрасте до трех месяцев. Это нужно сделать потому, что иммунитет матери перестает защищать ребенка, а собственный плохо сформирован, риск заражения повышается. Сложност
% младенцев, вакцинированных против полиомиелита
Албания
Министерство здравоохранения.
Бельгия
Источник: \ Couvertures Vacinales en Communauté Franà§aise \\ B. Swennen — PROVAC, Ecole de Santé publique, ULB, Брюссель в \\ «Диагностика и эпиднадзор за инфекционными заболеваниями \\»: 12-й семинар \\ «IHE-Report, D / 1996/2505/17, Институт гигиены и эпидемиологии (на самом деле Институт общественного здравоохранения — Луи Пастер).
Данные относятся к детям в возрасте 18-24 месяцев, которые проживают во французском сообществе, а не к детям, достигшим своего первого дня рождения «.
Босния и Герцеговина
Институт общественного здоровья — отдел эпидемиологии.
Эстония
Эстонское бюро медицинской статистики.
Финляндия
Источник: Национальный институт общественного здравоохранения.
Исландия
Источник: Управление здравоохранения, Отдел по борьбе с инфекционными заболеваниями.
Ирландия
Источник: Министерство здравоохранения.
Израиль
Источник: Департамент эпидемиологии Министерства здравоохранения.
Италия
Январь 2000 г. Источник: Министерство здравоохранения.
Литва
Национальный центр иммунизации.
Люксембург
1996 г. на основе исследования, впервые проведенного в 1996 г. среди младенцев в возрасте от 26 до 30 месяцев на момент проведения исследования.
Нидерланды
Главный врач отдела общественного здравоохранения.
Словакия
Январь 2000 г .: Источник: Институт общественного здравоохранения СР в Братиславе.Данные, полученные по результатам административного контроля вакцинации, проведенного во всех районах институтами общественного здравоохранения к 31 августа 1998 г. Доли, указанные в таблице, относятся к детям, достигшим возраста, требуемого определением ВОЗ в 1998 г .: Т.е. родился в 1996 г. (дифтерия, столбняк, коклюшный полиомиелит) или в 1995 г. (корь).
Словения
Институт общественного здравоохранения Республики Словения, Любляна, 1996 г.
Испания
Январь 2001 г .:% младенцев, получивших 3 дозы до 12 месяцев. Только дозы, вводимые в официальных службах вакцинации. Не включает вакцины, приобретенные в аптеках.
Источник: Ministerio de Sanidad y Consumo. Direccià³n General de Salud Pàºblica.
Швеция
Источник: Шведские институты по контролю за инфекционными заболеваниями.
% младенцев, вакцинированных против полиомиелита
Албания
Министерство здравоохранения.
Бельгия
Источник: \ Couvertures Vacinales en Communauté Franà§aise \\ B. Swennen — PROVAC, Ecole de Santé publique, ULB, Брюссель в \\ «Диагностика и эпиднадзор за инфекционными заболеваниями \\»: 12-й семинар \\ «IHE-Report, D / 1996/2505/17, Институт гигиены и эпидемиологии (на самом деле Институт общественного здравоохранения — Луи Пастер).
Данные относятся к детям в возрасте 18-24 месяцев, которые проживают во французском сообществе, а не к детям, достигшим своего первого дня рождения. .»
Босния и Герцеговина
Институт общественного здоровья — отдел эпидемиологии.
Эстония
Эстонское бюро медицинской статистики.
Финляндия
Источник: Национальный институт общественного здравоохранения.
Исландия
Источник: Управление здравоохранения, Отдел по борьбе с инфекционными заболеваниями.
Ирландия
Источник: Министерство здравоохранения.
Израиль
Источник: Департамент эпидемиологии Министерства здравоохранения.
Италия
Январь 2000 г. Источник: Министерство здравоохранения.
Литва
Национальный центр иммунизации.
Люксембург
1996 г. на основе исследования, впервые проведенного в 1996 г. среди младенцев в возрасте от 26 до 30 месяцев на момент проведения исследования.
Нидерланды
Главный врач отдела общественного здравоохранения.
Словакия
Январь 2000 г .: Источник: Институт общественного здравоохранения СР в Братиславе. Данные получены по результатам административного контроля вакцинации, проведенного во всех районах институтами общественного здравоохранения к 31 августа 1998 г. Доли, указанные в таблице, относятся к детям, достигшим возраста, требуемого определением ВОЗ в 1998 г .: I.е. родился в 1996 г. (дифтерия, столбняк, коклюшный полиомиелит) или в 1995 г. (корь).
Словения
Институт общественного здравоохранения Республики Словения, Любляна, 1996 г.
Испания
Январь 2001 г .:% младенцев, получивших 3 дозы до 12 месяцев. Только дозы, вводимые в официальных службах вакцинации. Не включает вакцины, приобретенные в аптеках.
Источник: Ministerio de Sanidad y Consumo. Direccià³n General de Salud Pàºblica.
Швеция
Источник: Шведские институты по контролю за инфекционными заболеваниями.
Информационный бюллетень о полиомиелите
Полиомиелит, также известный как полиомиелит или детский паралич, представляет собой управляемую вакцинацией системную вирусную инфекцию, поражающую двигательные нейроны центральной нервной системы (ЦНС). Исторически это была основная причина смертности, острого паралича и пожизненной инвалидности, но широкомасштабные программы иммунизации ликвидировали полиомиелит в большинстве регионов мира.В настоящее время болезнь ограничена несколькими эндемичными районами, и предпринимаются попытки глобального искоренения дикого полиовируса (ДПВ). Последнее заражение ДПВ в Европе произошло в 1998 году.
Возбудитель
- Полиовирусы представляют собой небольшие одноцепочечные РНК-вирусы, которые принадлежат к подгруппе Enterovirus семейства Picornaviridae . Люди — единственный резервуар вируса полиомиелита.
- Существует три различных серотипа ДПВ, типы 1, 2 и 3, и инфекция или иммунизация одним серотипом не вызывает иммунитета против двух других серотипов.
- Полиовирус типа 1 исторически был основной причиной полиомиелита во всем мире и продолжает передаваться в эндемичных районах. Передача вируса ДПВ 2 была успешно прервана во всем мире, последний раз о ней сообщалось в 1999 году.
- Оральная вакцина против полиомиелита (ОПВ) производится из живых аттенуированных ДПВ, которые в очень редких случаях могут трансформироваться в патогенные штаммы, называемые вирусом полиомиелита вакцинного происхождения (ВРПВ).
Клинические особенности и последствия
- Инфекции, вызванные полиовирусом, могут приводить к целому ряду клинических проявлений, от субклинической инфекции до паралича и смерти.От девяноста до девяноста пяти процентов всех случаев полиовирусной инфекции протекает бессимптомно.
- Паралитический полиомиелит встречается менее чем в 1% всех инфекций. Заболевание традиционно подразделяется на спинальный, бульбарный и бульбарно-спинальный типы, в зависимости от локализации пораженных мотонейронов.
- Спинальный полиомиелит начинается с симптомов менингита, за которым следует тяжелая миалгия и локальные сенсорные (гиперестезия, парестезия) и двигательные (спазмы, фасцикуляции) симптомы. Через 1–2 дня наступает слабость и паралич.
- Слабость — это классический асимметричный вялый паралич, пик которого наступает через 48 часов после начала. Это классифицируется как острый вялый паралич (ОВП). Проксимальные группы мышц поражаются больше, чем дистальные. Любая комбинация конечностей может быть парализована, хотя преимущественно поражаются нижние конечности.
- Бульбарный полиомиелит — серьезная форма заболевания, возникающая в результате паралича мышц, иннервируемых черепными нервами, приводящего к дисфагии, носовой речи, скоплению секретов и одышке.В редких случаях полиомиелит может проявляться как энцефалит, клинически неотличимый от других причин вирусного энцефалита.
- Уровень смертности от острого паралитического полиомиелита составляет 5–15%.
- Паралич может прогрессировать до одной недели. Постоянная слабость наблюдается у двух третей больных паралитическим полиомиелитом. К 30 дням большая часть обратимых повреждений исчезнет, хотя некоторое восстановление функции можно ожидать до девяти месяцев.
- Постполиомиелитный синдром — это плохо изученное состояние, характеризующееся появлением утомляемости, мышечной слабости и истощения у пациентов, выздоровевших от паралитического полиомиелита, начиная с нескольких лет после острого заболевания.Это не инфекционное заболевание, и дальнейшее обсуждение этого состояния выходит за рамки данного информационного бюллетеня. Текущие европейские согласованные рекомендации по диагностике и лечению постполиомиелитного синдрома доступны в Европейской федерации неврологических обществ (EFNS).
Эпидемиология
- В эпоху до вакцинации практически все дети были инфицированы вирусом полиомиелита в раннем возрасте.
- Иммунизация ОПВ началась в конце 1950-х годов и значительно снизила заболеваемость полиомиелитом.
- Глобальная кампания по искоренению полиомиелита, начатая в 1988 г., прервала передачу инфекции в большинстве групп населения, и количество случаев снизилось с примерно 350 000 в 1988 г. до 22 случаев ДПВ и 96 случаев цПВВП в 2017 г.
- Европейский регион Всемирной организации здравоохранения (ВОЗ), в который входят государства-члены Европейского союза, был объявлен свободным от полиомиелита в 2002 г. По состоянию на 2018 г., по оценке Европейской региональной комиссии по сертификации ( РКЦ) по ликвидации полиомиелита на 32-м ежегодном совещании, состоявшемся в мае 2018 г. в Копенгагене, Дания.Однако три страны (Босния и Герцеговина, Румыния и Украина) вызывают особую озабоченность РКС из-за недостаточного охвата иммунизацией, слабости эпиднадзора, нехватки поставок и других факторов уязвимости.
- Три страны — Нигерия, Пакистан и Афганистан — имеют передачу ДПВ, и в этих странах болезнь ограничена определенными очагами.
- Следующие факторы были определены как способствующие продолжающейся передаче полиомиелита: высокая плотность населения; плохая инфраструктура здравоохранения; плохая санитария; высокая частота диарейных заболеваний; и низкий охват оральной вакциной против полиомиелита.
- Данные по эпиднадзору за полиомиелитом и заболеваемости представлены в Ежегодном эпидемиологическом отчете ECDC по инфекционным болезням в Европе, доступном здесь.
- Определение случая паралитического полиомиелита в ЕС (2002/253 / EC) для целей сообщения об инфекционных заболеваниях в сеть сообщества можно найти здесь.
Трансмиссия
- Люди — единственный известный резервуар вируса полиомиелита.
- Вирус передается через горло через капли или аэрозоли, а также через фекальное загрязнение рук, посуды, продуктов питания и воды.Большинство случаев передачи происходит от человека к человеку фекально-оральным путем, хотя возможен и орально-оральный путь.
- Инкубационный период составляет приблизительно 7-10 дней (диапазон 4-35 дней), и около 24% инфицированных людей развивают клинические симптомы, включая жар, головную боль и боль в горле.
- Инфицированные люди наиболее заразны в период от 7 до 10 дней до и после появления симптомов. Однако полиовирус выделяется с калом в течение шести недель.
- Пациенты с иммунодефицитом в редких случаях могут стать бессимптомными хроническими носителями ДПВ и ВРПВ.
- Полиовирус может выжить при комнатной температуре в течение нескольких недель. Доказано, что почва, сточные воды и зараженная вода содержат вирус.
- Инфекции подвержены все непривитые люди. Младенцы в первые шесть месяцев могут иметь некоторую защиту от пассивно переданного материнского иммунитета. Дети младше пяти лет подвергаются наибольшему риску.
- Полиовирус очень заразен, с уровнем сероконверсии 90–100% среди домашних контактов.
Профилактика
- Обеспечение чистой водой, улучшенная гигиена и санитария важны для снижения риска передачи инфекции в эндемичных странах.
- Иммунизация — краеугольный камень искоренения полиомиелита. Доступны два типа вакцины: инактивированная полиовакцина (ИПВ) и живая аттенуированная ОПВ.
- Оральная вакцина против полиомиелита использовалась преимущественно в прошлом в глобальных кампаниях и до сих пор используется в эндемичных районах.Его преимущества заключаются в том, что он вызывает гуморальный и кишечный иммунитет, а также дешев и прост в применении. Недостатком является небольшой риск вакцино-ассоциированного паралитического полиомиелита (ВАПП), который встречается примерно у 4 из каждых 1 000 000 вакцинированных детей и лиц, не контактировавших с вакциной.
- Вакцина против инактивированного полиовируса вводится внутримышечно и не несет в себе риска развития ВАПП. Недостатком является то, что он не дает кишечного иммунитета и неэффективен для борьбы со вспышками.Это дороже и требует более подготовленного персонала для избавления.
- европейских страны постепенно перешли с ОПВ на ИПВ за последние десятилетия, и сегодня все государства-члены ЕС используют ИПВ в своих программах иммунизации детей. Национальные расписания и правила вакцинации доступны здесь (последние обновления см. В Планировщике вакцинации ECDC и на национальных веб-сайтах вакцинации).
- Чуткий эпиднадзор за случаями острого вялого паралича (ОВП) или, в качестве альтернативы, тестирование на наличие вируса в сточных водах (которое обычно проводится в нескольких странах ЕС) наряду с быстрым расследованием случаев и сдерживанием вспышек необходимы для поддержания статуса страны, свободной от полиомиелита .
- Для целей эпиднадзора ВОЗ и Европейский центр профилактики и контроля заболеваний (ECDC) утвердили клинические, лабораторные и эпидемиологические критерии для определения полиомиелита.
- Обязательный эпиднадзор за всеми случаями ОВП (даже неполиомиелитными) является частью стратегии ВОЗ по мониторингу эффективности системы отчетности. В Европе 43 из 53 стран-членов ВОЗ участвуют в активном эпиднадзоре и отчетности по ОВП.
- Тестирование на ДПВ и ВРПВ в сточных водах — чувствительный метод надзора за риском полиомиелита.
Ведение и лечение
- Все случаи ОВП необходимо расследовать на предмет полиомиелита.
- Специфического лечения острого полиомиелита не существует, и случаи заболевания лечатся симптоматически и поддерживающе.
- Даже единичный случай полиомиелита считается эпидемией и требует неотложных действий. Стандартные рабочие процедуры предусмотрены Глобальной инициативой по ликвидации полиомиелита «Реагирование на вспышку полиовируса».
- В случае подтвержденного случая полиомиелита эксперты составят план реагирования на вспышку, который включает введение ОПВ домашним контактам с указанным случаем и людям в окрестностях.
Примечание: Информация, содержащаяся в этом информационном бюллетене, предназначена для общей информации и не должна использоваться вместо индивидуального опыта и суждений специалистов здравоохранения.
Библиография
Александр JP-младший, Гэри HE-мл., Палланш, Массачусетс.Продолжительность выведения полиовируса и его значение для эпиднадзора за острым вялым параличом: обзор литературы. J. Infect Dis 1997; (175 Приложение 1): S176-S182.
Центры по контролю и профилактике заболеваний. Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин. 10-е (2-е изд.) Изд. Вашингтон, округ Колумбия: Фонд общественного здравоохранения; 2008.
Центры по контролю за заболеваниями. Прогресс в направлении прекращения передачи дикого полиовируса — во всем мире, январь 2007 г. — апрель 2008 г. MMWR Morb Mortal Wkly Rep 2008; 57 (18): 489-494.
Даудл WR, Бирмингем, Мэн. Биологические принципы ликвидации полиовируса. J. Infect Dis 1997; (175 Приложение 1): S286-S292.
Глобальная инициатива по искоренению полиомиелита (GPEI). GPEI-This Week [Интернет]. Женева: ВОЗ; 2018. Доступно по ссылке: http://polioeradication.org/polio-today/polio-now/this-week/
.
Глобальная инициатива по искоренению полиомиелита (GPEI). Реагирование на вспышку полиовируса: стандартные рабочие процедуры [Интернет]. ВОЗ: Женева; 2015. Доступно по адресу: http: // polioeradication.org / wp-content / uploads / 2016/07 / 9.5_13IMB.pdf
Хорстманн Д.М., Пауль-младший. Инкубационный период полиомиелита человека и его последствия. JAMA 1947; 135 (1): 11-13.
Knipe DM, Howley PM, Griffin DE, Lamb RA, Martin MA, Roizman B et al. Области вирусологии. 5-е изд. Филадельфия: Липпинкотт Уильямс и Уилкинс; 2007.
Маркс А., Гласс Дж. Д., Саттер Р. В.. Дифференциальная диагностика острого вялого паралича и его роль в эпиднадзоре за полиомиелитом. Epidemiol Rev 2000; 22 (2): 298-316.
Modlin JF. Полиовирус. В: Mandell G, Bennett J, Dolin R, редакторы. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета. 6-е изд. Филадельфия: Эльзевьер Черчилль Ливингстон; 2005. 2141-2148.
Панамериканская организация здравоохранения. Научно-техническая публикация № 607: Полевое руководство по ликвидации полиомиелита. 3-е изд. Вашингтон, округ Колумбия: ПАОЗ / ВОЗ; 2006.
Patriarca PA, Sutter RW, Oostvogel PM. Вспышки паралитического полиомиелита, 1976–1995 гг.J Infect Dis 1997; 175 Приложение 1: S165-S172.
Пебоди Р. Вакцинация против полиомиелита в Европе: переход от ОПВ к использованию ИПВ. Euro Surveill 2004; 8 (34): pii-2529.
Плоткин С., Оренштейн В.А. Вакцина против полиовируса, инактивированная, вакцина против полиовируса живая. Вакцина. 5-е изд. Компания WB Saunders; 2008.
Ликвидация полиомиелита в Индии — обзор эпидемиологии. 07 марта 27; Нью-Дели, Индия: совещание Технической консультативной группы (TAG) по коммуникации в целях ликвидации полиомиелита; 2007.
Полиомиелит.В: Солсбери Д., Рамзи М., Ноукс К., редакторы. Иммунизация против инфекционных заболеваний. Лондон: Министерство здравоохранения; 2006. 313-328.
Сартвелл П. Инкубационный период полиомиелита. Am J Public Health Nations Health 1952; 42 (11): 1403-1408.
Сибуя К., Мюррей CJL. Полиомиелит. В: Murray CJL, Lopez AD, Mathers CD, редакторы. Глобальная эпидемиология инфекционных заболеваний. 3-е изд. Женева: Всемирная организация здравоохранения; 2004. 111-149.
Сингх Н.К., Гупта В., Сингх В.К.Ликвидация полиомиелита против контроля. Lancet 2007; 370 (9582): 132.
Комиссия Европейских сообществ. Решение Комиссии от 28 / IV / 2008 о внесении поправок в Решение 2002/253 / EC, устанавливающее определения случаев для сообщения об инфекционных заболеваниях в сеть Сообщества в соответствии с Решением № 2119/98 / EC Европейского парламента и Совета. 2008.
Всемирная организация здравоохранения. Глобальный план действий ВОЗ по лабораторному сдерживанию диких полиовирусов (WHO / V & B / 03.11). 2-е изд.Женева: Всемирная организация здравоохранения; 2004 г.
Европейское региональное бюро Всемирной организации здравоохранения (ВОЗ). Европейский регион остается свободным от полиомиелита, но не от рисков, связанных с полиомиелитом, — заключает экспертная группа [Интернет]. ВОЗ Европа: Копенгаген; 2018. Доступно по адресу: http://www.euro.who.int/en/health-topics/communicable-diseases/poliomye …
Всемирная организация здравоохранения (ВОЗ). Заявление Семнадцатого комитета ММСП по чрезвычайной ситуации относительно международного распространения полиовируса [Интернет].ВОЗ: Женева; 2018. Доступно по адресу: http://www.who.int/news-room/detail/10-05-2018-statement-of-the-sevente…
Европейское региональное бюро Всемирной организации здравоохранения (ВОЗ). Отмена трехвалентной пероральной вакцины против полиомиелита в Европейском регионе (переход на ОПВ) [Интернет]. ВОЗ Европа: Копенгаген; 2018. Доступно по адресу: http://www.euro.who.int/en/health-topics/communicable-diseases/poliomye …
Пользователи вспомогательных технологий могут не иметь полного доступа к информации в этом файле.Для получения помощи отправьте электронное письмо по адресу: [email protected]. Введите 508 Размещение и заголовок отчета в строке темы электронного письма. Обновленные рекомендации Консультативного комитета по практике иммунизации (ACIP) Консультативный комитет по практике иммунизации ПРЕДСЕДАТЕЛЬ Джон Ф. Модлин, доктор медицины ИСПОЛНИТЕЛЬНЫЙ СЕКРЕТАРЬ Дикси Э.Снайдер-младший, доктор медицинских наук, магистр наук ЧЛЕНЫ Ричард Д. Кловер, доктор медицины Дэвид В. Флеминг, доктор медицины Мэри П. Глод, доктор медицины Мари Р.Гриффин, доктор медицины Фернандо А. Герра, M.D., M.P.H. Чарльз М. Хелмс, доктор медицины, доктор философии Дэвид Р. Джонсон, M.D., M.P.H. Чинь Т.Ле, доктор медицины Пол А. Оффит, доктор медицины Джесси Л. Шеррод, доктор медицины Бонни М. Уорд, доктор медицины EX OFFICIO ЧЛЕНЫ Роберт Ф.Брейман, доктор медицины Уильям Иган, Ph.D. Джеффри С. Эванс, доктор медицины Т. Рэндольф Грейдон Кристин Ли Никол, М.Д., M.P.H. Регина Рабинович, д.м.н. Дэвид Х. Трамп, M.D., M.P.H. СВЯЗИ Американская семейная академия Американская академия педиатрии Американская ассоциация Американский колледж акушеров Американский колледж врачей Американская ассоциация больниц Американская медицинская ассоциация Ассоциация учителей Биотехнологическая промышленность Канадский национальный советник Медицинский инфекционный контроль Общество инфекционных болезней Национальный совет по иммунизации Национальная медицинская ассоциация Национальный совет по вакцинам Фармацевтические исследования и Настоящий отчет подготовили следующие сотрудники CDC: Д.Ребекка Превотс, доктор философии, магистр права Роланд В. Саттер, доктор медицины, магистр медицины и здравоохранения. Trudy V. Murphy, M.D. Обновленные рекомендации Консультативного комитета |
Противовакцинация: мифы и факты
Поделиться в Pinterest Уровень заболеваний, предупреждаемых вакцинацией, снизился, потому что иммунизация стала обычным явлением.
Чтение блогов или материалов в социальных сетях, в которых говорится о том, что вакцинация может быть вредной, может беспокоить родителей и опекунов, которые хотят самого лучшего для своих детей.
Теории заговора, связывающие вакцинацию с хроническими заболеваниями, могут заставить их усомниться в том, безопасны ли вакцинации.
В этом разделе мы исследуем вопросы, которые возникли в связи с пятью широко распространенными мифами против вакцинации. Мы обсудим происхождение этих мифов и то, что наука говорит о них.
Почему мы используем вакцины при низком уровне заболеваемости?
Некоторые люди считают, что вакцинация детей приносит мало пользы, поскольку риск заражения предотвращаемыми с помощью вакцинации болезнями очень низок.
Это вредоносный миф против вакцинации. Уровень заболеваний, предупреждаемых с помощью вакцин, снизился, поскольку иммунизация в настоящее время является широко распространенной и обычной практикой.
Однако в последние годы число людей, заболевших болезнями, предупреждаемыми с помощью вакцин, увеличилось. Исследования показали, что дети, которые не проходят иммунизацию, являются фактором, способствующим этой тревожной тенденции.
Для предотвращения распространения ряда заболеваний жизненно важно, чтобы дети продолжали получать прививки.
Ослабляют ли вакцины иммунную систему ребенка?
Еще один распространенный миф против вакцинации заключается в том, что вакцины могут подавлять иммунную систему ребенка.
Вакцины вводят в организм ребенка ослабленную или деактивированную версию вируса или бактерий, которые защитят его от определенных болезней в будущем. Некоторые люди опасаются, что этот процесс может ослабить иммунную систему или вызвать недомогание ребенка.
На самом деле все наоборот. Вакцины подвергают иммунную систему организма небольшому ослабленному заболеванию.Этот процесс побуждает организм вырабатывать антитела для борьбы с инфекцией, обучая иммунную систему тому, как бороться с болезнью.
Например, после того, как ребенок переболел ветряной оспой, он будет невосприимчив к новым инфекциям ветряной оспы, потому что его организм вырабатывает нужные антитела для борьбы с ним. Вакцины действуют точно так же, но не вызывают болезни у ребенка.
Таким образом, вакцинация укрепляет иммунную систему ребенка.
Могут ли вакцины вызывать аутизм?
Представление о том, что вакцины вызывают аутизм, является распространенным и очень вредным мифом против вакцинации.Этот миф исходит из опровергнутого исследования, опубликованного в конце 1990-х годов.
Авторы этого исследования утверждали, что вакцинация против кори, эпидемического паротита и краснухи (MMR) увеличивает вероятность развития у ребенка аутизма.
Однако этические нарушения, конфликты интересов и другие ошибки в исследовании привели к его дискредитации. Также стоит отметить, что в исследование были включены всего 12 детей.
Вакцинация ребенка MMR защищает его от кори, паротита или краснухи.Ученые не верят, что вакцинация MMR влияет на вероятность развития аутизма у ребенка.
Согласно обзору исследований, проведенному Центрами по контролю и профилактике заболеваний (CDC), не существует достоверных научных доказательств связи вакцины MMR с аутизмом.
Естественный иммунитет лучше, чем иммунитет через вакцинацию?
Некоторые люди считают, что лучше развивать иммунитет к болезням естественным путем, чем с помощью вакцинации.
Естественный иммунитет возникает, когда ребенок заболевает и ему приходится бороться с инфекцией.Если они переживут инфекцию, они приобретут иммунитет к вирусу, который ее вызвал, например, к ветряной оспе.
Верно, что естественный иммунитет иногда может быть сильнее иммунитета, приобретенного с помощью вакцины, но риски этого подхода намного перевешивают его преимущества.
Например, чтобы развить естественный иммунитет к кори, ребенок должен сначала заразиться ею. Однако это может вызвать множество неприятных симптомов и вызвать несколько осложнений.
Приблизительно у 1 из 20 детей во время инфекции развивается пневмония, а четверти людей, заболевших корью, требуется пребывание в больнице.
Осложнения кори могут быть опасными для жизни. Всемирная организация здравоохранения (ВОЗ) заявляет, что в 2000–2017 гг. Вакцинация способствовала снижению смертности от кори на 80%.
Выработка иммунитета к кори при вакцинации сопряжена с гораздо меньшим риском вреда. Крайне редко кто-то реагирует на вакцину. Вакцинация является более безопасным выбором, чем естественный иммунитет, и может спасти ребенка от серьезного заболевания.
Содержат ли вакцины опасные токсины?
Поделиться на Pinterest Вакцины содержат токсины, но в настолько малых количествах, что не причиняют вреда организму.
Еще один миф против вакцинации состоит в том, что вакцинация может быть вредной, поскольку содержит опасные токсины.
Хотя это правда, что некоторые вакцины содержат вещества, которые в больших количествах вредны для организма, такие как ртуть, формальдегид и алюминий, эти химические вещества не так вредны, как можно было бы подумать.
Организм подвергается воздействию этих веществ через различные продукты питания и другие продукты. Например, люди потребляют формальдегид, когда едят фрукты, овощи и даже мясо, включая морепродукты и птицу.
Люди часто контактируют с алюминием, который присутствует в воде, пищевых ингредиентах и консервантах. Некоторые виды рыбы также содержат умеренное или даже высокое содержание ртути.
Количество этих веществ в вакцинах настолько низкое, что они не причиняют вреда организму.
Клетки, ткани, функции и болезни
Наша иммунная система необходима для нашего выживания. Без иммунной системы наши тела были бы открыты для атак бактерий, вирусов, паразитов и многого другого.Именно наша иммунная система поддерживает наше здоровье, пока мы дрейфуем сквозь море патогенов.
Эта обширная сеть клеток и тканей постоянно ищет захватчиков, и как только враг обнаружен, начинается комплексная атака.
Иммунная система распространяется по всему телу и включает в себя множество типов клеток, органов, белков и тканей. Что особенно важно, он может отличить нашу ткань от чужеродной — собственную от чужой. Мертвые и поврежденные клетки также распознаются и удаляются иммунной системой.
Если иммунная система сталкивается с патогеном, например, бактерией, вирусом или паразитом, у нее возникает так называемый иммунный ответ. Позже мы объясним, как это работает, но сначала мы познакомим вас с некоторыми из основных персонажей иммунной системы.
Поделиться на PinterestЛейкоцит (желтый), атакующий бактерии сибирской язвы (оранжевый). Белая линия внизу составляет 5 микрометров.
Изображение предоставлено: Фолькер Бринкманн
Белые кровяные тельца также называют лейкоцитами. Они циркулируют в организме в кровеносных и лимфатических сосудах, которые проходят параллельно венам и артериям.
Белые кровяные тельца постоянно патрулируют и ищут патогены. Когда они находят цель, они начинают размножаться и посылать сигналы другим типам клеток, чтобы сделать то же самое.
Наши лейкоциты хранятся в разных частях тела, которые называются лимфоидными органами. К ним относятся следующие:
- Тимус — железа между легкими и чуть ниже шеи.
- Селезенка — орган, фильтрующий кровь. Он находится в верхнем левом углу живота.
- Костный мозг — находится в центре костей, он также производит красные кровяные тельца.
- Лимфатические узлы — небольшие железы, расположенные по всему телу и связанные лимфатическими сосудами.
Существует два основных типа лейкоцитов:
1. Фагоциты
Эти клетки окружают и поглощают патогены и разрушают их, эффективно поедая их. Существует несколько типов, в том числе:
- нейтрофилов — это наиболее распространенный тип фагоцитов, который имеет тенденцию атаковать бактерии.
- Моноциты — это самый крупный тип, выполняющий несколько функций.
- Макрофаги — они патрулируют патогены, а также удаляют мертвые и умирающие клетки.
- Тучные клетки — они выполняют множество функций, в том числе помогают заживлять раны и защищаться от патогенов.
2. Лимфоциты
Лимфоциты помогают организму запоминать предыдущих захватчиков и распознавать их, если они снова вернутся, чтобы атаковать.
Лимфоциты начинают свою жизнь в костном мозге.Некоторые остаются в костном мозге и развиваются в В-лимфоциты (В-клетки), другие направляются в тимус и становятся Т-лимфоцитами (Т-лимфоцитами). Эти два типа клеток имеют разные роли:
- B-лимфоцитов — они вырабатывают антитела и помогают предупреждать Т-лимфоциты.
- Т-лимфоциты — они разрушают скомпрометированные клетки в организме и помогают предупредить другие лейкоциты.
Иммунная система должна уметь отличать себя от чужого. Он делает это, обнаруживая белки, которые находятся на поверхности всех клеток.Он учится игнорировать свои собственные или собственные белки на ранней стадии.
Антиген — это любое вещество, которое может вызвать иммунный ответ.
Во многих случаях антигеном является бактерия, грибок, вирус, токсин или инородное тело. Но это также может быть одна из наших собственных ячеек, неисправная или мертвая. Первоначально ряд типов клеток работают вместе, чтобы распознавать антиген как захватчика.
Роль В-лимфоцитов
Как только В-лимфоциты обнаруживают антиген, они начинают секретировать антитела («антиген» — это сокращение от «генераторы антител»).Антитела — это особые белки, которые связываются со специфическими антигенами.
Каждая В-клетка вырабатывает одно специфическое антитело. Например, один может создать антитело против бактерий, вызывающих пневмонию, а другой может распознать вирус простуды.
Антитела являются частью большого семейства химических веществ, называемых иммуноглобулинами, которые играют множество ролей в иммунном ответе:
- Иммуноглобулин G (IgG) — маркирует микробы, чтобы другие клетки могли распознавать их и бороться с ними.
- IgM — специалист по уничтожению бактерий.
- IgA — накапливается в жидкостях, таких как слезы и слюна, где он защищает ворота в организм.
- IgE — защищает от паразитов, а также вызывает аллергию.
- IgD — остается связанным с В-лимфоцитами, помогая им запустить иммунный ответ.
Антитела фиксируют антиген, но не убивают его, а лишь отмечают смерть. Убийство — это работа других клеток, таких как фагоциты.
Роль Т-лимфоцитов
Существуют различные типы Т-лимфоцитов:
Т-хелперы (Th-клетки) — они координируют иммунный ответ. Некоторые связываются с другими клетками, а некоторые стимулируют В-клетки производить больше антител. Другие привлекают больше Т-клеток или фагоцитов, поедающих клетки.
Т-киллеры (цитотоксические Т-лимфоциты) — как следует из названия, эти Т-клетки атакуют другие клетки. Они особенно полезны для борьбы с вирусами.Они работают, распознавая небольшие части вируса снаружи инфицированных клеток и уничтожая инфицированные клетки.
Иммунная система каждого человека разная, но, как правило, она становится сильнее в зрелом возрасте, поскольку к этому времени мы подвергаемся воздействию большего количества патогенов и развиваем больший иммунитет.
Именно поэтому подростки и взрослые болеют реже, чем дети.
После того, как антитело было произведено, его копия остается в организме, так что, если тот же антиген появится снова, с ним можно будет справиться быстрее.
Вот почему при некоторых заболеваниях, таких как ветряная оспа, вы получаете их только один раз, поскольку в организме есть антитела к ветряной оспе, готовые и ждущие, чтобы уничтожить их в следующий раз, когда они появятся. Это называется иммунитетом.
У людей есть три типа иммунитета, которые называются врожденным, адаптивным и пассивным:
Врожденный иммунитет
Все мы рождаемся с некоторым уровнем иммунитета к захватчикам. Иммунная система человека, как и иммунная система многих животных, будет атаковать иностранных захватчиков с первого дня.Этот врожденный иммунитет включает внешние барьеры нашего тела — первую линию защиты от патогенов, например кожу и слизистые оболочки горла и кишечника.
Этот ответ более общий и не конкретный. Если патогену удается увернуться от врожденной иммунной системы, срабатывает адаптивный или приобретенный иммунитет.
Адаптивный (приобретенный) иммунитет
Эта защита от патогенов развивается по мере того, как мы идем по жизни. По мере того, как мы подвергаемся болезням или вакцинируемся, мы накапливаем библиотеку антител к различным патогенам.Иногда это называют иммунологической памятью, потому что наша иммунная система помнит предыдущих врагов.
Пассивный иммунитет
Этот тип иммунитета «позаимствован» из другого источника, но не действует бесконечно. Например, ребенок получает антитела от матери через плаценту до рождения и с грудным молоком после рождения. Этот пассивный иммунитет защищает ребенка от некоторых инфекций в первые годы его жизни.
Иммунизация
Иммунизация вводит человеку антигены или ослабленные патогены таким образом, что человек не заболевает, но все еще производит антитела.Поскольку в организме сохраняются копии антител, оно защищено, если угроза снова появится в более позднем возрасте.
Поскольку иммунная система очень сложна, существует множество потенциальных причин, по которым она может пойти не так. Типы иммунных расстройств делятся на три категории:
Иммунодефициты
Они возникают, когда одна или несколько частей иммунной системы не функционируют. Иммунодефицит может быть вызван разными причинами, включая возраст, ожирение и алкоголизм. В развивающихся странах недоедание — частая причина.СПИД — это пример приобретенного иммунодефицита.
В некоторых случаях иммунодефицит может передаваться по наследству, например, при хронической гранулематозной болезни, когда фагоциты не функционируют должным образом.
Аутоиммунитет
При аутоиммунных заболеваниях иммунная система ошибочно нацелена на здоровые клетки, а не на чужеродные патогены или дефектные клетки. В этом сценарии они не могут отличить себя от чужого.
Аутоиммунные заболевания включают целиакию, диабет 1 типа, ревматоидный артрит и болезнь Грейвса.
Гиперчувствительность
При гиперчувствительности иммунная система чрезмерно реагирует, повреждая здоровые ткани. Примером может служить анафилактический шок, когда организм реагирует на аллерген настолько сильно, что это может быть опасно для жизни.
Иммунная система невероятно сложна и чрезвычайно важна для нашего выживания.

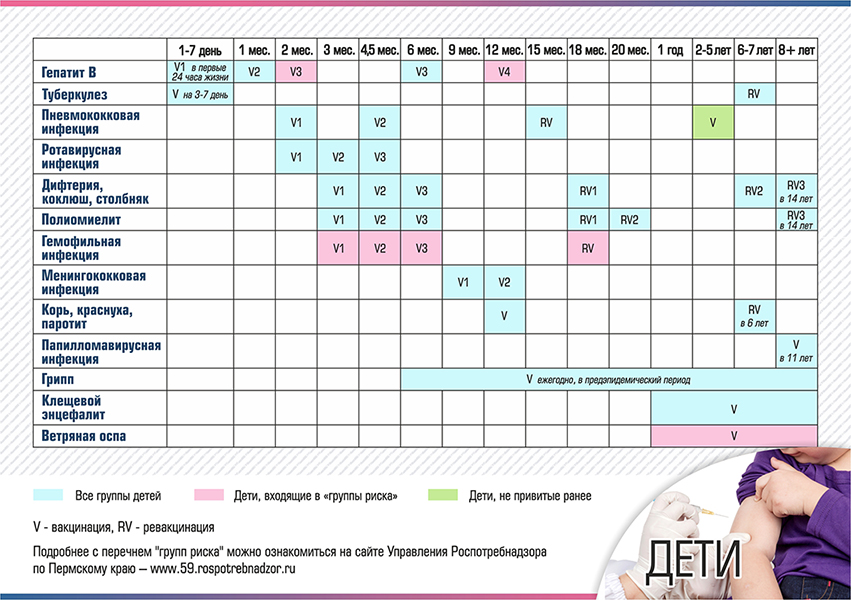



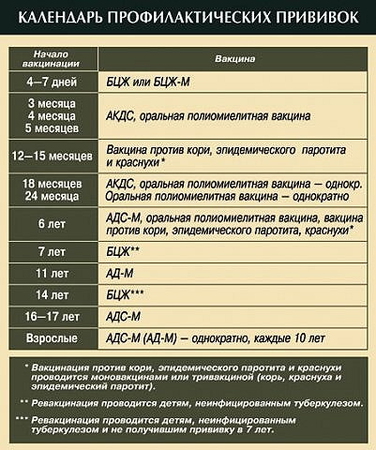
 Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ.
Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ.

 В пол года вакцинирование ИПВ обязательно проводится в третий раз, во избежание осложнений. В этом возрасте еще нельзя давать малышу «живой» штамм, поскольку детский организм не справиться с заболеванием и заразиться полиомиелитом.
В пол года вакцинирование ИПВ обязательно проводится в третий раз, во избежание осложнений. В этом возрасте еще нельзя давать малышу «живой» штамм, поскольку детский организм не справиться с заболеванием и заразиться полиомиелитом.

 В таком препарате нет живого вируса, поэтому он более безопасен и практически не вызывает побочных действий. Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ.
В таком препарате нет живого вируса, поэтому он более безопасен и практически не вызывает побочных действий. Применение данной вакцины возможно даже в ситуациях снижения иммунитета у ребенка. Вводится препарат внутримышечно в область под лопаткой, в мышцу бедра или в плечо. Сокращенно такую вакцину называют ИПВ.