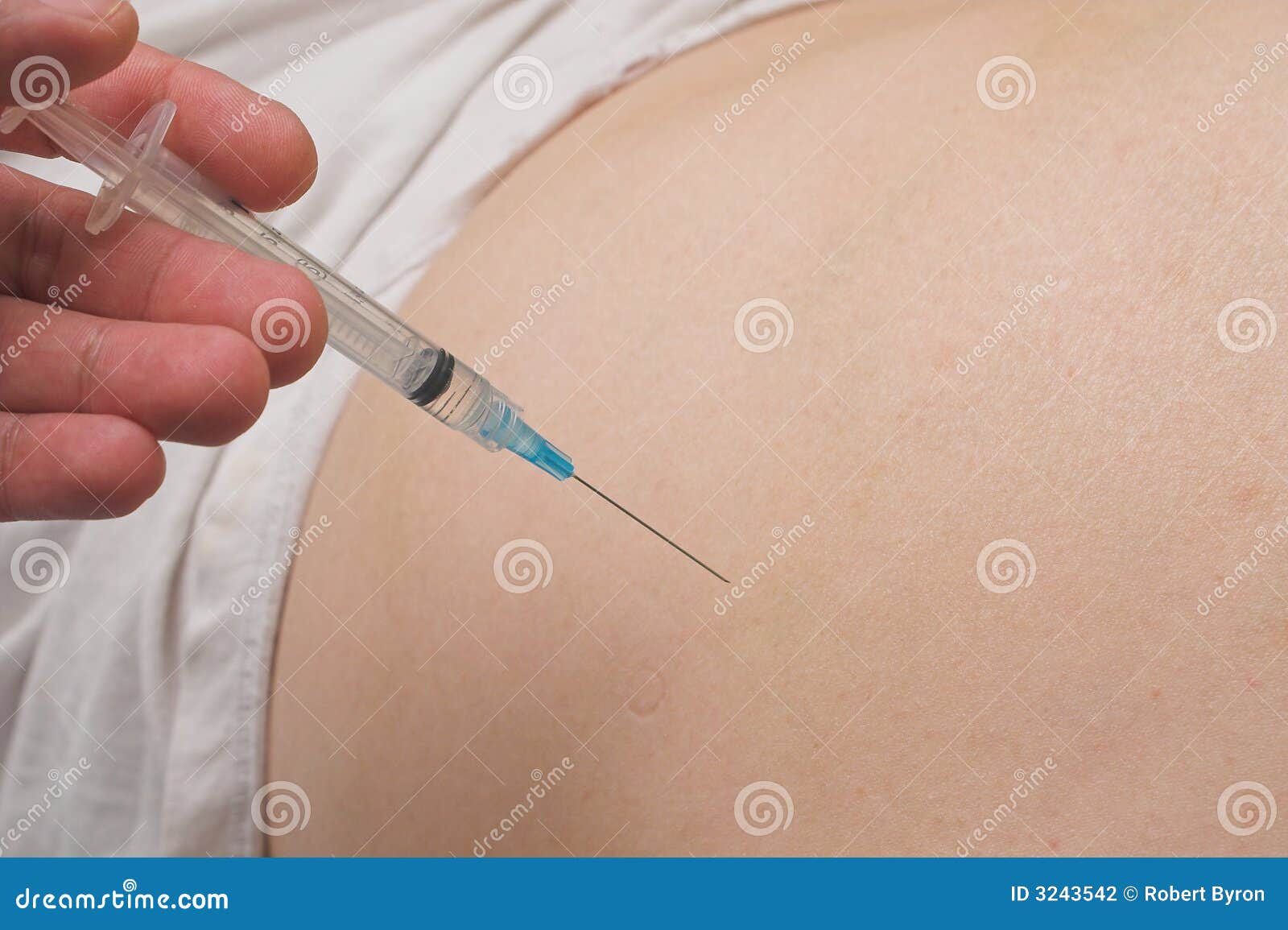
Абсцесс после укола – лечение в ОН КЛИНИК Рязань, цена
Развитие на коже, подкожно-жировой клетчатке или других тканях и органах человеческого тела гнойного воспалительного процесса с образованием наполненной гноем полости – это абсцесс. Нередко встречается в качестве самостоятельного заболевания. Также у пациента может развиться абсцесс после различных травм и некоторых заболеваний, например – пневмонии или ангины.
Причина развития воспалительного процесса – это занесение внутрь организма болезнетворных микроорганизмов, провоцирующих нагноение: стрептококков и стафилококков вместе с кишечной палочкой или другими схожими патогенными организмами. Инфекция может просочиться внутрь тела через механические повреждения кожи или слизистых, а также через кровоток или движение лимфы.
Симптомы абсцесса
Если воспаление локализовано на коже или близ нее – примером может быть абсцесс после укола – то об этом могут свидетельствовать такие признаки, как:
- кожа в пораженной области приобретает красный цвет;
- чем сильнее становится воспаление, тем большую болезненность оно причиняет пациенту;
- на коже появляется припухлость, прикосновения к которой причиняют мучительную боль;
- возможно повышение температуры у больного.
Если абсцесс поражает мышечную ткань или расположен на каком-либо внутреннем органе – примером может послужить абсцесс легкого — то среди его симптомов – повышение температуры и головная боль, слабость и общее недомогание.
Даже в отсутствие лечения абсцесс со временем самопроизвольно вскрывается. Другое дело, что он может вскрыться в закрытую полость или в просвет какого-либо внутреннего органа, что приведет к распространению инфекции и может повлечь за собой длительную утрату трудоспособности у пациента и даже еще более тяжелые последствия – развитие у него менингита, например.
Лечение абсцесса в «ОН КЛИНИК в Рязани»
Единственно возможное эффективное лечение абсцесса заключается в проведении хирургического вмешательства с целью обеспечения гнойного содержимого из образованной в результате болезни полости. Причем если воспаления на коже и подкожно-жировой клетчатке – например, абсцессы после укола или фурункулы — могут быть вскрыты в условиях клиники, то для хирургического лечения абсцессов на внутренних органах необходима срочная госпитализация в соответствующее отделение стационара. Это не означает, что необходимо проведение полостной операции – например, абсцесс легкого успешно лечат пункционным способом: удаляется гной из полости и внутрь нее вводятся обеззараживающие препараты.
Причем если воспаления на коже и подкожно-жировой клетчатке – например, абсцессы после укола или фурункулы — могут быть вскрыты в условиях клиники, то для хирургического лечения абсцессов на внутренних органах необходима срочная госпитализация в соответствующее отделение стационара. Это не означает, что необходимо проведение полостной операции – например, абсцесс легкого успешно лечат пункционным способом: удаляется гной из полости и внутрь нее вводятся обеззараживающие препараты.
Что касается цены лечения абсцесса в Рязани в нашей клинике, то она определяется индивидуально для каждого конкретного случая. Позвоните и запишитесь на прием к специалисту, и в рамках очной консультации он даст ответы на все интересующие Вас вопросы!
Постинъекционный абсцесс — причины, симптомы, диагностика и лечение
Постинъекционный абсцесс – это ограниченный гнойно-воспалительный очаг в месте инъекционного введения лекарственного препарата. Для абсцесса характерно появление локального отека и покраснения кожи, постепенно увеличивающегося в объеме уплотнения, нарастание болей распирающего характера, флюктуация. Диагноз ставится на основании анамнеза и клинической картины (появление гнойно-воспалительного очага в месте проведения внутримышечных и внутривенных инъекций), данных УЗИ, МРТ мягких тканей. На стадии инфильтрации эффективно консервативное лечение. Сформировавшийся абсцесс вскрывают хирургическим путем и дренируют.
Общие сведения
Случаи постинъекционного абсцедирования мягких тканей встречаются у лиц всех возрастов, чаще у тучных, полных пациентов. Большая часть постинъекционных гнойников развивается в области ягодиц, так как для парентерального введения лекарственных средств ягодичную мышцу используют чаще всего. У детей велика доля абсцессов плеча как следствие проведения прививок. Внутривенное введение наркотиков – наиболее частая причина формирования очага нагноения в области локтевой ямки. Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркозависимых.
Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркозависимых.
Постинъекционный абсцесс
Причины
Для формирования постинъекционного очага нагноения недостаточно одного лишь попадания бактерий в ткани. Иммунная система человека способна справиться с незначительным количеством патогенных и условно-патогенных микроорганизмов, преодолевших защитный барьер кожи. Для развития абсцесса должны присутствовать другие способствующие факторы:
- Высокая патогенность микроорганизмов. Разные виды бактерий имеют различную скорость деления клеток и способность противостоять иммунной системе. Золотистый стафилококк или синегнойная палочка чаще вызывают формирование постинъекционного абсцесса, чем условно-патогенные виды, составляющие микрофлору кожи.
- Ослабление иммунитета. Может быть следствием банального сезонного ОРВИ или серьезного сопутствующего заболевания. Вероятность развития абсцессов выше у больных сахарным диабетом, тяжелыми сердечно-сосудистыми, эндокринными, инфекционными заболеваниями.
- Локальное нарушение кровообращения. Этому способствует одномоментное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком абсцедирования является значительное уплотнение в месте уколов. Риск постинъекционного нагноения повышается у лежачих больных, пациентов с пролежнями.
- Местнораздражающее действие лекарств. Спровоцировать гнойное расплавление тканей способны не только бактерии, но и химические вещества. Ошибочное внутримышечное введение препаратов, предназначенных для внутривенных или подкожных вливаний, может вызвать некроз и воспаление. Индивидуальную реакцию может дать препарат, который разрешен для внутримышечного применения, но не подходит конкретному пациенту.
- Нарушение техники инъекций.
 Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
Патогенез
В основе развития воспалительной реакции лежит выход из поврежденных и погибших клеток во внеклеточную среду большого количества лизосомальных ферментов, которые изменяют обмен веществ в патологическом очаге. В зоне некроза обмен веществ замедляется, а в прилегающих к нему областях резко усиливается, что приводит к повышению потребления кислорода и питательных веществ, развитию ацидоза вследствие накопления недоокисленных продуктов: молочной, пировиноградной и других кислот.
Кровоснабжение патологического очага изменяется: усиливается приток крови и замедляется отток. Этим объясняется покраснение пораженной области. Кровеносные сосуды расширяются, повышается проницаемость капилляров для плазмы крови и клеток. В ткани выходят лейкоциты, макрофаги. Локальный приток жидкости приводит к формированию отека. Сдавливание нервных окончаний провоцирует болевые ощущения. Это этап инфильтрата, когда в очаге воспаления гноя еще нет. При благоприятных условиях на этапе инфильтрации изменения обратимы.
На этапе абсцедирования отмершие ткани и погибшие клетки иммунной системы образуют гной. Постинъекционный абсцесс располагается в центре очага воспаления. Сгустки гноя отграничены от здоровых тканей грануляционным валом. Гной не рассасывается. Устранить воспаление можно лишь в том случае, если создать условия для оттока содержимого абсцесса.
Симптомы постинъекционного абсцесса
Патологический очаг формируется в течение нескольких дней. Начало заболевания может пройти незамеченным для пациента в связи с незначительной степенью выраженности симптомов. Замаскировать первые проявления развивающегося гнойного воспаления могут боли и припухлость мест инъекции, обусловленные физиологической реакцией на введение лекарств. Разграничить формирование воспалительного инфильтрата и нормальную для внутримышечных инъекций реакцию можно при внимательном отношении к своим ощущениям.
Начало заболевания может пройти незамеченным для пациента в связи с незначительной степенью выраженности симптомов. Замаскировать первые проявления развивающегося гнойного воспаления могут боли и припухлость мест инъекции, обусловленные физиологической реакцией на введение лекарств. Разграничить формирование воспалительного инфильтрата и нормальную для внутримышечных инъекций реакцию можно при внимательном отношении к своим ощущениям.
Боль после укола сразу резкая распирающая, затем ноющая. Интенсивность ее достаточно быстро уменьшается. Боль при зреющем абсцессе постоянно усиливается. В норме уплотнение после уколов достаточно равномерное, температура его не отличается от температуры окружающих областей, кожа над уплотнением обычного цвета. Присоединение воспалительной реакции знаменуется заметным локальным повышением температуры. Нарастание отека и болей в ягодице приводит к тому, что на пораженной стороне невозможно сидеть. Неприятные ощущения усиливаются при ходьбе и выполнении других движений. Надавливание на область абсцесса резко болезненно, тогда как обычное уплотнение можно ощупать, не провоцируя у пациента выраженных неприятных ощущений.
Для постинъекционного абсцесса характерна лихорадка с повышением температуры тела до 39-40оС. Однако ориентироваться только на этот симптом не стоит. Если воспалительный очаг развивается на фоне продолжающихся инъекций нестероидных противовоспалительных средств, обладающих обезболивающим и жаропонижающим действием, то гипертермия отсутствует.
Осложнения
Бурное развитие инфекции в очаге может спровоцировать образование затеков гноя в межмышечные пространства. Распространение бактерий в тканях вызывает развитие обширных флегмон ягодицы, бедра, плеча. Существует опасность формированием длительно незаживающих свищей мягких тканей и прямокишечных фистул. Прорыв гноя в кровеносное русло становится причиной сепсиса, перикардита, остеомиелита, ДВС-синдрома — в этих случаях даже при назначении адекватного лечения исход для пациента может быть неблагоприятным.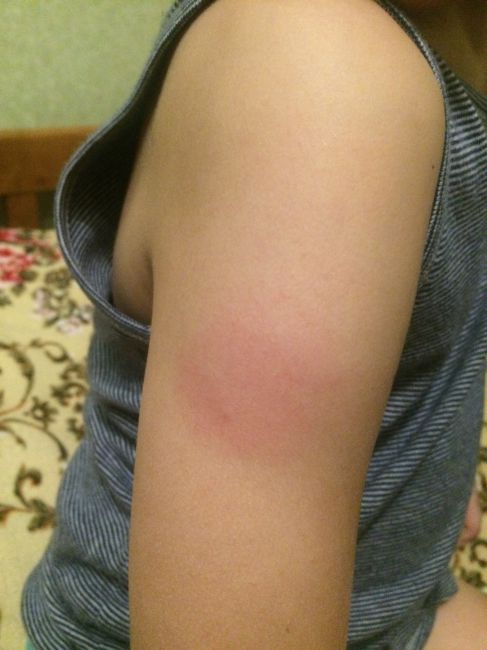
Диагностика
Постановка диагноза не вызывает у консультирующего хирурга сложностей. Характерная пентада признаков воспаления (покраснение, отек, боли, повышение температуры, нарушение функции) в месте выполнения инъекций позволяет быстро определиться с характером патологического процесса. Положительный симптом флюктуации свидетельствует о наличии жидкости в очаге, что является показанием к проведению хирургической операции. Для подтверждения диагноза постинъекционного абсцесса в сомнительных случаях проводят:
- УЗИ абсцесса. В трех случаях из четырех скопление гноя локализуется в толще мышцы и межмышечных промежутках и только в 25% случаев в подкожной клетчатке. Форма гнойной полости овальная. Ее наибольший радиус расположен параллельно оси тела. УЗИ мягких тканей позволяет разграничить инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявить затеки и «карманы», которые могут остаться незамеченными в ходе хирургической операции.
- МРТ пораженной области. Назначается в тех случаях, когда информативность УЗИ недостаточна для постановки правильного диагноза. На снимках, полученных методом магнитно-резонансной томографии, визуализируются мягкие ткани, кости, внутренние органы исследуемой области. Это позволяет обнаружить патологические изменения, провести дифференциальную диагностику, выявить осложнения.
- Лабораторные тесты. С целью подбора эффективного антибактериального препарата может быть выполнен посев содержимого гнойника на флору и ее чувствительность к антибиотикам. В обязательном порядке выполняется общий и биохимический анализы крови, общий анализ мочи для исключения патологии со стороны внутренних органов.
Лечение постинъекционного абсцесса
Подходы к лечению абсцессов на этапах инфильтрации и нагноения кардинально различаются. В первом случае показана консервативная терапия, во втором — хирургическая операция. Основные принципы консервативного местного лечения инфильтратов могут быть с успехом применены для быстрого рассасывания постинъекционных уплотнений, не имеющих признаков воспаления.
Основные принципы консервативного местного лечения инфильтратов могут быть с успехом применены для быстрого рассасывания постинъекционных уплотнений, не имеющих признаков воспаления.
- Общее лечение. Его объем определяется врачом исходя из клинической картины. Противовоспалительные препараты и антибиотики нацелены на разрешение воспалительного процесса. Дополнительно может быть назначена инфузионная терапия для борьбы с интоксикацией.
- Местная терапия. Предполагает нанесение на пораженную область мази Вишневского или использование компрессов с димексидом. На начальных этапах допускается выполнение йодной сетки. Если улучшения состояния не наступает в течение суток, целесообразно использовать более эффективные препараты.
- Физиотерапия. Все тепловые воздействия под запретом. Эффективны электрофорез противовоспалительных средств, диадинамические токи. Физиотерапевтические процедуры назначаются одновременно с местным и общим противовоспалительным лечением.
- Хирургическая операция. Вскрытие и дренирование гнойной полости проводится под местным обезболиванием. Под общим наркозом операция выполняется при расположении постинъекционного абсцесса глубоко в тканях. В послеоперационном периоде проводится общее и местное консервативное лечение, назначаются физиотерапевтические процедуры.
Прогноз и профилактика
Прогноз постинъекционного нагноения благоприятный при условии своевременного обращения за медицинской помощью. В противном случае возможно развитие осложнений заболевания. Самопроизвольное вскрытие и опорожнение глубокого абсцесса невозможно, а без эвакуации гноя из полости выздоровление не наступает. Хирургическое вскрытие гнойника позволяет решить проблему за один день.
Профилактика постинъекционных осложнений предполагает введение лекарств парентерально в условиях лечебных учреждений медицинским персоналом, отказ от самолечения.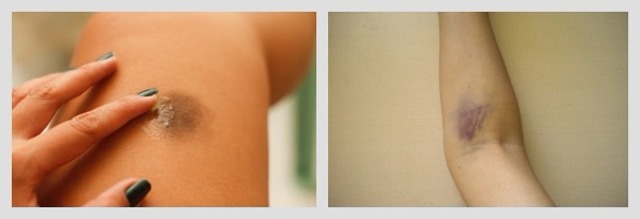 Места введения растворов при курсовом назначении целесообразно менять: если на ягодицах уже сформировались уплотнения, можно вводить лекарства в мышцы передней поверхности бедра. Нельзя вводить средства для в/в инфузий в мышцы, даже если вены тонкие и ломкие. Инъекционный курс желательно сделать максимально коротким, продолжив лечение приемом таблеток.
Места введения растворов при курсовом назначении целесообразно менять: если на ягодицах уже сформировались уплотнения, можно вводить лекарства в мышцы передней поверхности бедра. Нельзя вводить средства для в/в инфузий в мышцы, даже если вены тонкие и ломкие. Инъекционный курс желательно сделать максимально коротким, продолжив лечение приемом таблеток.
Постинъекционный абсцесс — причины, симптомы, диагностика и лечение
Постинъекционный абсцесс – это ограниченный гнойно-воспалительный очаг в месте инъекционного введения лекарственного препарата. Для абсцесса характерно появление локального отека и покраснения кожи, постепенно увеличивающегося в объеме уплотнения, нарастание болей распирающего характера, флюктуация. Диагноз ставится на основании анамнеза и клинической картины (появление гнойно-воспалительного очага в месте проведения внутримышечных и внутривенных инъекций), данных УЗИ, МРТ мягких тканей. На стадии инфильтрации эффективно консервативное лечение. Сформировавшийся абсцесс вскрывают хирургическим путем и дренируют.
Общие сведения
Случаи постинъекционного абсцедирования мягких тканей встречаются у лиц всех возрастов, чаще у тучных, полных пациентов. Большая часть постинъекционных гнойников развивается в области ягодиц, так как для парентерального введения лекарственных средств ягодичную мышцу используют чаще всего. У детей велика доля абсцессов плеча как следствие проведения прививок. Внутривенное введение наркотиков – наиболее частая причина формирования очага нагноения в области локтевой ямки. Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркозависимых.
Постинъекционный абсцесс
Причины
Для формирования постинъекционного очага нагноения недостаточно одного лишь попадания бактерий в ткани. Иммунная система человека способна справиться с незначительным количеством патогенных и условно-патогенных микроорганизмов, преодолевших защитный барьер кожи. Для развития абсцесса должны присутствовать другие способствующие факторы:
Для развития абсцесса должны присутствовать другие способствующие факторы:
- Высокая патогенность микроорганизмов. Разные виды бактерий имеют различную скорость деления клеток и способность противостоять иммунной системе. Золотистый стафилококк или синегнойная палочка чаще вызывают формирование постинъекционного абсцесса, чем условно-патогенные виды, составляющие микрофлору кожи.
- Ослабление иммунитета. Может быть следствием банального сезонного ОРВИ или серьезного сопутствующего заболевания. Вероятность развития абсцессов выше у больных сахарным диабетом, тяжелыми сердечно-сосудистыми, эндокринными, инфекционными заболеваниями.
- Локальное нарушение кровообращения. Этому способствует одномоментное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком абсцедирования является значительное уплотнение в месте уколов. Риск постинъекционного нагноения повышается у лежачих больных, пациентов с пролежнями.
- Местнораздражающее действие лекарств. Спровоцировать гнойное расплавление тканей способны не только бактерии, но и химические вещества. Ошибочное внутримышечное введение препаратов, предназначенных для внутривенных или подкожных вливаний, может вызвать некроз и воспаление. Индивидуальную реакцию может дать препарат, который разрешен для внутримышечного применения, но не подходит конкретному пациенту.
- Нарушение техники инъекций. Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
Патогенез
В основе развития воспалительной реакции лежит выход из поврежденных и погибших клеток во внеклеточную среду большого количества лизосомальных ферментов, которые изменяют обмен веществ в патологическом очаге. В зоне некроза обмен веществ замедляется, а в прилегающих к нему областях резко усиливается, что приводит к повышению потребления кислорода и питательных веществ, развитию ацидоза вследствие накопления недоокисленных продуктов: молочной, пировиноградной и других кислот.
В зоне некроза обмен веществ замедляется, а в прилегающих к нему областях резко усиливается, что приводит к повышению потребления кислорода и питательных веществ, развитию ацидоза вследствие накопления недоокисленных продуктов: молочной, пировиноградной и других кислот.
Кровоснабжение патологического очага изменяется: усиливается приток крови и замедляется отток. Этим объясняется покраснение пораженной области. Кровеносные сосуды расширяются, повышается проницаемость капилляров для плазмы крови и клеток. В ткани выходят лейкоциты, макрофаги. Локальный приток жидкости приводит к формированию отека. Сдавливание нервных окончаний провоцирует болевые ощущения. Это этап инфильтрата, когда в очаге воспаления гноя еще нет. При благоприятных условиях на этапе инфильтрации изменения обратимы.
На этапе абсцедирования отмершие ткани и погибшие клетки иммунной системы образуют гной. Постинъекционный абсцесс располагается в центре очага воспаления. Сгустки гноя отграничены от здоровых тканей грануляционным валом. Гной не рассасывается. Устранить воспаление можно лишь в том случае, если создать условия для оттока содержимого абсцесса.
Симптомы постинъекционного абсцесса
Патологический очаг формируется в течение нескольких дней. Начало заболевания может пройти незамеченным для пациента в связи с незначительной степенью выраженности симптомов. Замаскировать первые проявления развивающегося гнойного воспаления могут боли и припухлость мест инъекции, обусловленные физиологической реакцией на введение лекарств. Разграничить формирование воспалительного инфильтрата и нормальную для внутримышечных инъекций реакцию можно при внимательном отношении к своим ощущениям.
Боль после укола сразу резкая распирающая, затем ноющая. Интенсивность ее достаточно быстро уменьшается. Боль при зреющем абсцессе постоянно усиливается. В норме уплотнение после уколов достаточно равномерное, температура его не отличается от температуры окружающих областей, кожа над уплотнением обычного цвета.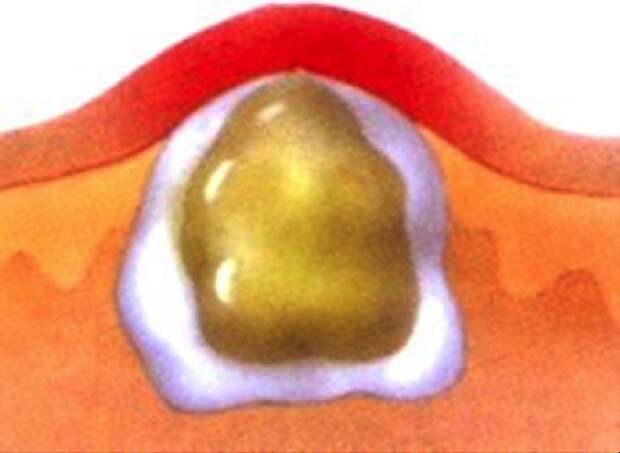 Присоединение воспалительной реакции знаменуется заметным локальным повышением температуры. Нарастание отека и болей в ягодице приводит к тому, что на пораженной стороне невозможно сидеть. Неприятные ощущения усиливаются при ходьбе и выполнении других движений. Надавливание на область абсцесса резко болезненно, тогда как обычное уплотнение можно ощупать, не провоцируя у пациента выраженных неприятных ощущений.
Присоединение воспалительной реакции знаменуется заметным локальным повышением температуры. Нарастание отека и болей в ягодице приводит к тому, что на пораженной стороне невозможно сидеть. Неприятные ощущения усиливаются при ходьбе и выполнении других движений. Надавливание на область абсцесса резко болезненно, тогда как обычное уплотнение можно ощупать, не провоцируя у пациента выраженных неприятных ощущений.
Для постинъекционного абсцесса характерна лихорадка с повышением температуры тела до 39-40оС. Однако ориентироваться только на этот симптом не стоит. Если воспалительный очаг развивается на фоне продолжающихся инъекций нестероидных противовоспалительных средств, обладающих обезболивающим и жаропонижающим действием, то гипертермия отсутствует.
Осложнения
Бурное развитие инфекции в очаге может спровоцировать образование затеков гноя в межмышечные пространства. Распространение бактерий в тканях вызывает развитие обширных флегмон ягодицы, бедра, плеча. Существует опасность формированием длительно незаживающих свищей мягких тканей и прямокишечных фистул. Прорыв гноя в кровеносное русло становится причиной сепсиса, перикардита, остеомиелита, ДВС-синдрома — в этих случаях даже при назначении адекватного лечения исход для пациента может быть неблагоприятным.
Диагностика
Постановка диагноза не вызывает у консультирующего хирурга сложностей. Характерная пентада признаков воспаления (покраснение, отек, боли, повышение температуры, нарушение функции) в месте выполнения инъекций позволяет быстро определиться с характером патологического процесса. Положительный симптом флюктуации свидетельствует о наличии жидкости в очаге, что является показанием к проведению хирургической операции. Для подтверждения диагноза постинъекционного абсцесса в сомнительных случаях проводят:
- УЗИ абсцесса. В трех случаях из четырех скопление гноя локализуется в толще мышцы и межмышечных промежутках и только в 25% случаев в подкожной клетчатке.
 Форма гнойной полости овальная. Ее наибольший радиус расположен параллельно оси тела. УЗИ мягких тканей позволяет разграничить инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявить затеки и «карманы», которые могут остаться незамеченными в ходе хирургической операции.
Форма гнойной полости овальная. Ее наибольший радиус расположен параллельно оси тела. УЗИ мягких тканей позволяет разграничить инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявить затеки и «карманы», которые могут остаться незамеченными в ходе хирургической операции. - МРТ пораженной области. Назначается в тех случаях, когда информативность УЗИ недостаточна для постановки правильного диагноза. На снимках, полученных методом магнитно-резонансной томографии, визуализируются мягкие ткани, кости, внутренние органы исследуемой области. Это позволяет обнаружить патологические изменения, провести дифференциальную диагностику, выявить осложнения.
- Лабораторные тесты. С целью подбора эффективного антибактериального препарата может быть выполнен посев содержимого гнойника на флору и ее чувствительность к антибиотикам. В обязательном порядке выполняется общий и биохимический анализы крови, общий анализ мочи для исключения патологии со стороны внутренних органов.
Лечение постинъекционного абсцесса
Подходы к лечению абсцессов на этапах инфильтрации и нагноения кардинально различаются. В первом случае показана консервативная терапия, во втором — хирургическая операция. Основные принципы консервативного местного лечения инфильтратов могут быть с успехом применены для быстрого рассасывания постинъекционных уплотнений, не имеющих признаков воспаления.
- Общее лечение. Его объем определяется врачом исходя из клинической картины. Противовоспалительные препараты и антибиотики нацелены на разрешение воспалительного процесса. Дополнительно может быть назначена инфузионная терапия для борьбы с интоксикацией.
- Местная терапия. Предполагает нанесение на пораженную область мази Вишневского или использование компрессов с димексидом. На начальных этапах допускается выполнение йодной сетки. Если улучшения состояния не наступает в течение суток, целесообразно использовать более эффективные препараты.

- Физиотерапия. Все тепловые воздействия под запретом. Эффективны электрофорез противовоспалительных средств, диадинамические токи. Физиотерапевтические процедуры назначаются одновременно с местным и общим противовоспалительным лечением.
- Хирургическая операция. Вскрытие и дренирование гнойной полости проводится под местным обезболиванием. Под общим наркозом операция выполняется при расположении постинъекционного абсцесса глубоко в тканях. В послеоперационном периоде проводится общее и местное консервативное лечение, назначаются физиотерапевтические процедуры.
Прогноз и профилактика
Прогноз постинъекционного нагноения благоприятный при условии своевременного обращения за медицинской помощью. В противном случае возможно развитие осложнений заболевания. Самопроизвольное вскрытие и опорожнение глубокого абсцесса невозможно, а без эвакуации гноя из полости выздоровление не наступает. Хирургическое вскрытие гнойника позволяет решить проблему за один день.
Профилактика постинъекционных осложнений предполагает введение лекарств парентерально в условиях лечебных учреждений медицинским персоналом, отказ от самолечения. Места введения растворов при курсовом назначении целесообразно менять: если на ягодицах уже сформировались уплотнения, можно вводить лекарства в мышцы передней поверхности бедра. Нельзя вводить средства для в/в инфузий в мышцы, даже если вены тонкие и ломкие. Инъекционный курс желательно сделать максимально коротким, продолжив лечение приемом таблеток.
Синяк на ягодице после укола: причины появления, способы устранения
При лечении некоторых заболеваний без инъекционного введения препаратов не обойтись. Однако в некоторых случаях появляются очень неприятные последствия после такого лечения – синяки на ягодицах. Чаще всего это эффект от быстрого введения препарата. Синяки и шишки могут появляться от одноразового укола или вследствие множественных внутримышечных манипуляций.
Основные причины
В ряде случаев, причиной появления синяков на ягодицах после уколов становится излишне чувствительная кожа либо очень хрупкие капилляры. У некоторых пациентов достаточно большая прослойка подкожного жира, и это и является причиной появления гематомы.
Также к возможным причинам можно отнести:
- плохую сворачиваемость крови у пациента;
- длительный прием препаратов, способствующих разжижению крови;
- близкое расположение сосудов к поверхности кожного покрова.
Но, по статистике, эти факторы очень редко приводят к синякам, а неопытность медицинского персонала, халатное отношение к своим обязанностям – это основная причина появления гематомы после уколов.
Аллергическая реакция
Этот симптом необходимо выделить в отдельную категорию. Если появилась аллергия на определенный препарат, то не обязательно, что будет синяк. Но если появилось покраснение в месте введения препарата, наблюдается зуд, появилось удушье, кашель и наблюдается нехватка кислорода – то следует незамедлительно обратиться к врачу, скорее всего, что у больного аллергия на определенный препарат.
Лечение анемии
Необходимо знать, что препараты железа, которые вводятся внутримышечно, обязательно оставляют синяки. Хотя на самом деле не являются таковыми, это естественная пигментация, которая может проходить месяцами, а, возможно, останется навсегда. Поэтому при лечении анемии внутримышечное введение препаратов назначается редко, только в крайних случаях.
Правила проведения манипуляции
Чтобы не допустить появления синяков от уколов на ягодицах, зону условно делят на 4 части. Вводится препарат в правый или левый верхний отдел.
Если за один раз вводится несколько препаратов, то не допускается их введение в одну ягодицу, так как это неминуемо приведет к появлению гематомы.
Во время введения уколов от пациента требуется максимальное расслабление мышц ягодиц.
Какие меры запрещены
Если появился синяк на ягодице после инъекции, то ни в коем случае нельзя греть это место, так как такие действия могут привести к серьезным осложнениям. Не допускается ставить новый укол в место, где есть гематома, а тем более шишка. Если начался воспалительный процесс, то не допускается выдавливание гноя.
Не допускается ставить новый укол в место, где есть гематома, а тем более шишка. Если начался воспалительный процесс, то не допускается выдавливание гноя.
Использовать медикаменты и народные средства от синяка можно только после консультации с врачом.
Когда обратиться за помощью к медикам
Если стала увеличиваться площадь синяка, появилось воспаление, то обязательно следует прийти к врачу. Очень опасное состояние, при котором у пациента появляется повышенная утомляемость и поднимается температура тела. Еще один опасный симптом – появление на месте гематомы выделений с гноем.
Рекомендуется срочно обратиться к врачу, если после укола появилось покраснение в месте введения лекарственного средства, болевые ощущения не проходят на протяжении нескольких дней.
Ни в коем случае нельзя недооценивать даже самые легкие симптомы, так как они могут говорить о развитии тяжелого осложнения, которое лучше предотвратить заранее.
Методы устранения гематом
Самый распространенный способ устранения синяка на ягодице – йодная сетка. Однако наносить сетку необходимо несколько раз на протяжении дня.
Второй популярный метод – прикладывание компресса из свежей капусты, точнее листа. Лист растения необходимо предварительно отбелить и смазать медом, наложить на проблемное место. Держать такой компресс необходимо на протяжении всей ночи, предварительно зафиксировав бинтом.
Препараты из аптеки
На сегодняшний день фармацевтическая индустрия предлагает достаточно широкий перечень препаратов, которые позволяют избавиться от гематом.
Мазь Вишневского. Это достаточно старое и проверенное средство, обладающее рассасывающим и противоотечным эффектом. Помимо этого мазь позволит уменьшить боли.
Гепариновая мазь. Действующее вещество – гепарин, считается самым эффективным средством при устранении синяков на попе и на других частях тела. В составе мази также присутствует бензокаин – анестетик, который хорошо снимает болевые ощущения.
«Троксевазин» или «Троксерутин». При регулярном применении той или другой мази, синяк достаточно быстро исчезнет, так как препараты с действующим веществом троксерутином быстро снимают воспалительный процесс и уменьшают отечность.
Гель «Бадяга», «Бадяга Форте». Эти препараты обладают интенсивным рассасывающим действием, хорошо смягчают и увлажняют кожный покров.
Как убрать синяки на попе? Можно еще использовать сульфат магния, в котором смачивают тампон и прикладывают к гематоме на целую ночь, фиксируя лейкопластырем.
Помимо этого можно использовать и другие мази и гели, которые способствуют уменьшению гематом: «Синяк-off», «Скорая помощь» и прочие. Также помогают справиться с проблемой мази с содержанием витаминов Р, С и К. Не стоит использовать сразу несколько мазей, приобретите одну и ее используйте.
Что предлагает народная медицина
Наряду с капустным листом и йодом, чтобы избавиться от синяка на ягодице, можно использовать рис, а точнее рисовый отвар. В жидкости смачивается небольшой фрагмент марли и прикладывается на ночь на место, где находится гематома.
На ночь можно сделать компресс из красной глины, смешанной с солью и разбавленной водой. Можно использовать обыкновенный мед, который перед нанесением на гематому необходимо слегка подогреть. Можно мед смешать с тертым хреном, в пропорции 1:2. Полученную смесь приложить к месту укола и зафиксировать.
Достаточно нетрадиционный рецепт с хозяйственным мылом и свечкой. Компоненты натираются на терке, смешиваются с жиром нутрии (пропорции – 1 к 1), слегка подогреваются и накладываются на место синяка, с последующей фиксацией фольгой.
Подойдет пищевая сода, которую смешивают с димексидом и водой (4:1:1). В смеси смачивают марлю и из нее делают компресс, который кладут на место укола, предварительно обработав это место кремом жирной консистенции. Сверху необходимо положить пленку и зафиксировать на целую ночь. Процедуру проводить, пока полностью не исчезнет синяк.
После введения препарата можно на протяжении нескольких минут делать легкий массаж. Со временем синяк будет менять свою форму и цвет, но этого не нужно бояться, это норма.
Следует помнить, что при первых проявлениях раздражения, аллергической реакции на какую-либо мазь, необходимо сразу же прекратить обработку места укола.
Аппарат “Дарсонваль”
Чем лечить синяки от уколов на попе? Вряд ли дома найдется аппарат «Дарсонваль», но если посещаете регулярно косметический салон, то, скорее всего, что там есть такой прибор. Он прекрасно справляется с синяками. Хотя каждый организм реагирует по-разному на эту физиопроцедуру. Самая главная опасность процедуры – если есть злокачественные новообразования, а пациент об этом не знает, то дарсонвализация может провоцировать их рост.
Профилактические мероприятия
Чтобы не решать вопрос о том, чем лечить синяк на ягодице, лучше придерживаться некоторых простых правил при проведении манипуляции. Прежде всего, после укола, ватку, смоченную спиртом, необходимо держать на месте введения инъекции 5 минут. Сама игла от шприца, если процедура проделывается в домашних условиях, должна вводиться не слишком медленно и не слишком быстро, тогда снижается риск появления кровоподтека и синяка.
Перед тем, как будет проводиться терапия с введением внутримышечно препаратов, можно пропить препараты, способствующие укреплению стенок сосудов, но лучше, чтобы такие медикаменты порекомендовал врач.
После введения инъекции не рекомендуется сидеть или лежать, лучше походить на протяжении 10 минут, чтобы лекарство быстрее рассасывалось. Хотя это правило не действует, если манипуляция была проведена неправильно.
Лучше всего приобретать шприцы, в которых есть поршни (черная прокладка). Такие шприцы вводят лекарство в мышцу тонкой струйкой и значительно снижают риск повреждения кровеносных сосудов.
Источник:
http://fb.ru/article/408050/sinyak-na-yagoditse-posle-ukola-prichinyi-poyavleniya-sposobyi-ustraneniya
Синяк после укола в ягодицу: причины появления и лечение
Синяки после укола в ягодицу появляются довольно часто. Почему это происходит и как от них избавиться? В большинстве случаев они не приносят человеку неудобств и не требуют особого лечения, поскольку со временем исчезают самостоятельно.
Почему это происходит и как от них избавиться? В большинстве случаев они не приносят человеку неудобств и не требуют особого лечения, поскольку со временем исчезают самостоятельно.
Но иногда в месте введения лекарственного препарата образуется достаточно болезненная шишка. При длительном сохранении симптомов следует обратиться к врачу.
Причины
Неправильно выбранное место укола
Часто причиной появления синяков и уплотнений на месте инъекций становится неправильно выбранное место укола. Лекарство вводят в крайнюю (наружную) верхнюю четверть ягодичной мышцы. Если сделать укол в другую часть, то риск возникновения кровоизлияний увеличивается, поскольку там мышечный слой тоньше, а крупных кровеносных сосудов больше.
Также ткани в других областях не обладают столь хорошей эластичностью, поэтому в подкожную клетчатку возвращается большее количество крови. Кроме этого, неправильно выбранное место для инъекции может стать причиной сильных болевых ощущений во время укола, а повреждение нервов чревато развитием серьезных осложнений.
Недостаточная глубина инъекции
Также синяки могут появляться из-за недостаточной глубины инъекции. Большая ягодичная мышца располагается под толстым слоем подкожно-жировой клетчатки.
Если размер иглы подобран неправильно или она не введена до конца, то лекарство попадет не в мышечную, а в жировую ткань. Это чревато тем, что препарат будет хуже всасываться, а лечебный эффект значительно снизится.
Шишки и синяки после таких уколов образуются практически всегда и рассасываются очень долго. У людей с избыточным весом и большим количеством подкожно-жировой клетчатки в области ягодиц уплотнения образуются наиболее часто.
Другие причины
Другие возможные причины:
Напряжение мышцы во время инъекции
В этом случае кровоснабжение усиливается, и большое количество крови попадает в подкожно-жировой слой, что приводит к образованию гематомы
После того, как целостность кожи нарушается, патогенные микроорганизмы попадают в место прокола, и образуется воспалительный процесс, по виду напоминающий синяк
Лечение
Чтобы в домашних условиях избавиться от гематом после укола, используются как лекарственные препараты, так и народные средства.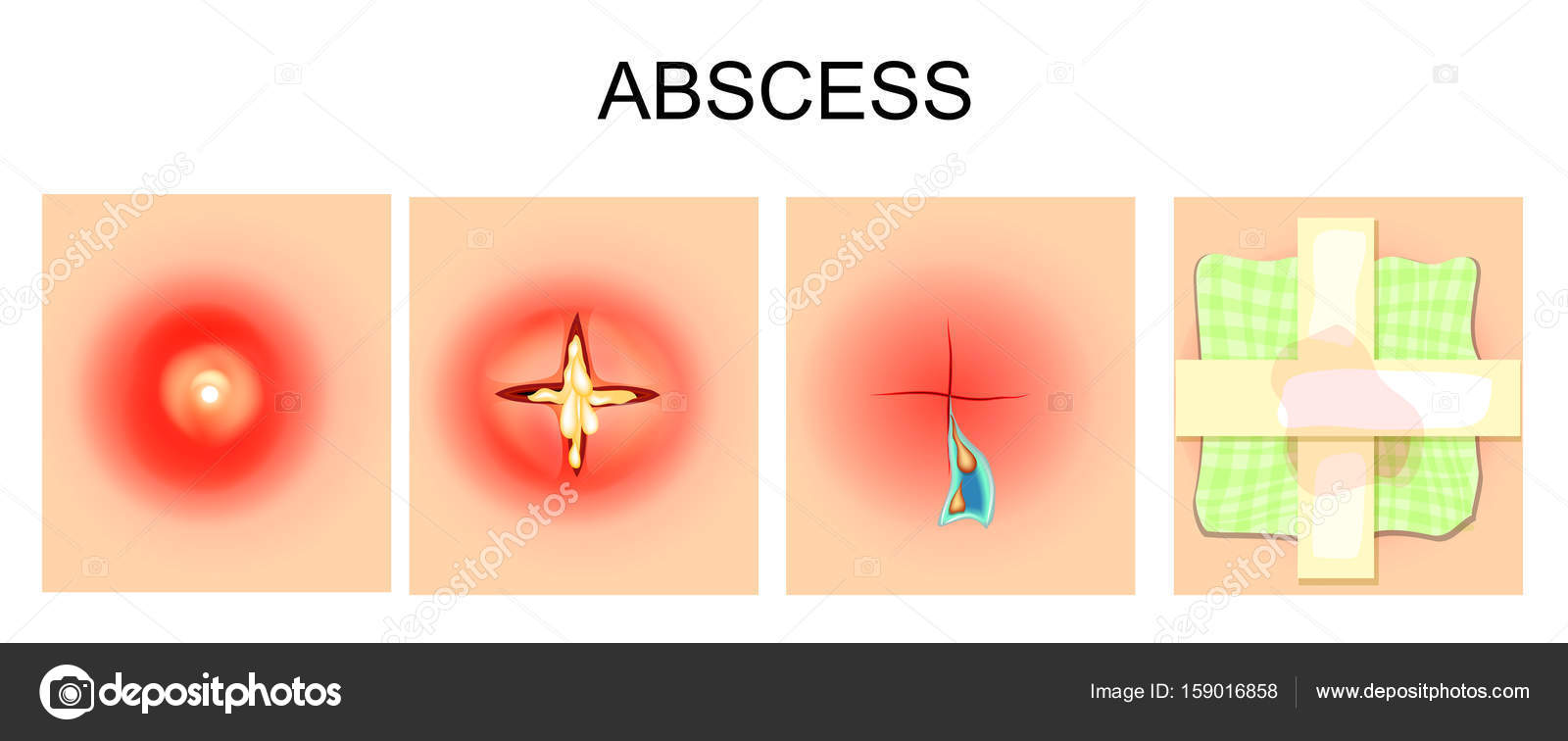
Медикаментозная терапия
В большинстве случаев для устранения гематом используются те же мази, что и для лечения варикозного воспаления вен.
К ним относятся:
Препараты обладают противовоспалительным действием, быстро устраняют отек, разжижают кровь в области синяка, что способствует скорейшему рассасыванию и устранению экссудата.
Мази наносят на пораженную область и легко втирают. Процедуру делают 2–4 раза в сутки. Мазать участок нужно в течение 4–7 дней. Эффект от применения таких средств становится заметным уже на вторые или третьи сутки.
Также избавиться от проблемы помогут специальные мази от синяков, такие как Синяк-OFF. Они действуют так же, как и средства от варикозной болезни.
Если кроме синяка есть еще и уплотнение, быстро избавиться от проблемы поможет компресс с Димексидом. Предварительно одну часть лекарства смешивают с тремя частями кипяченной теплой воды. Полученным раствором пропитывают ткань и прикладывают ее на место укола, затем закрепляют.
Народные средства
Для устранения гематом используют лист капусты. Его необходимо взять из середины кочана и немного отбить с помощью тупой части ножа или скалки, для того чтобы он стал мягче и пустил сок.
На поверхность листа наносят небольшое количество меда, прикладывают этой частью к пораженному участку и закрепляют с помощью пластыря. Такой компресс оставляют на ночь. Он помогает избавиться от шишек и у взрослого человека, и у ребенка.
Убрать гематому после укола в домашних условиях можно с помощью медовой лепешки. Основой для ее приготовления является мука, ее смешивают с водой и медом и прикладывают на пораженный участок. Лепешку оставляют на ночь.
Если, несмотря на лечение в домашних условиях, синяк не проходит и сопровождается болезненными ощущениями, необходимо обратиться за консультацией к врачу.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность “Лечебное дело”.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Во время чихания наш организм полностью прекращает работать. Даже сердце останавливается.
Существуют очень любопытные медицинские синдромы, например, навязчивое заглатывание предметов. В желудке одной пациентки, страдающей от этой мании, было обнаружено 2500 инородных предметов.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
Во время работы наш мозг затрачивает количество энергии, равное лампочке мощностью в 10 Ватт. Так что образ лампочки над головой в момент возникновения интересной мысли не так уж далек от истины.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
Климакс приносит в жизнь женщины немало изменений. Угасание репродуктивной функции сопровождается неприятными симптомами, причиной которой является снижение эст.
Источник:
http://www.neboleem.net/stati-o-zdorove/19472-sinjak-posle-ukola-v-jagodicu-prichiny-pojavlenija-i-lechenie.php
Почему появляются (остаются) синяки после уколов и как избавиться от гематомы
Гематомы (синяки) после уколов — это последствие повреждения кровеносных сосудов, при котором появляется кровоподтек. Чаще всего подобные образования проходят самостоятельно, но в некоторых случаях они могут привести к дополнительным осложнениям в виде воспаления и абсцесса в зоне укола.
Почему появляется синяк
Небольшая гематома после укола — нормальное явление. Такое образование чаще всего остается по причине инъекции препаратами или в результате многократного повреждения мелких сосудов при курсовой терапии. Иногда гематомы могут сопровождаться небольшими отеками. Особенно часто появляются кровоподтеки после инъекции в ягодицу.
В большинстве случаев гематомы локализуются только вокруг зоны инъекции и сами проходят в течение 2-3 суток. Если после внутримышечного введения препарата под кожей останется небольшое уплотнение, то это может быть следствием того, что раствор еще не успел рассосаться.
Такие подкожные кровоизлияния не представляют опасности. В редких случаях развивается воспалительный процесс, свидетельствующий о попадании патогенных бактерий в место нарушения целостности кожи. В таком случае нужно незамедлительно посетить врача.
Иное осложнение — механическая травма нервных окончаний, при которой остаются синяки. Эта проблема возникает из-за неверного выбора участка для инъекции. Поэтому по возможности следует обращаться за помощью к опытному специалисту.
Также причиной синяка в месте инъекции может выступать аллергическая реакция на лекарственный раствор. В таком случае у пациента дополнительно наблюдается слезоточивость, аллергический ринит, одышка, отеки и конъюнктивит.
Как избавиться от синяков от уколов
Существует множество средств, позволяющих убрать синяки после уколов. Пользоваться ими рекомендуется по указанию врача и под его наблюдением.
Народные методы
Самый простой способ удалить синяк после укола — нанести йодную сетку на проблемную зону. Эту манипуляцию рекомендуется повторять 3-4 раза за 1 день.
Другой эффективный способ — наложение компресса, приготовленного из листа капусты. Заранее листок нужно немного отбить и обработать медом. Это народное средство убирает отечность и гематомы за 1 ночь.
Можно воспользоваться ржаной лепешкой с добавлением меда, которую нужно приложить к гематоме. Для получения максимального терапевтического эффекта средство нужно оставить на проблемной области на ночь.
В более редких случаях применяется зеленая или розовая глина. Ее нужно смешать с солью и наложить на подкожное кровоизлияние. Консистенция готовой смеси должна быть похожа на густое тесто. Компресс держится на коже в течение 6-7 часов.
Перед тем, как использовать народные средства от синяков, следует посетить доктора для выявления возможных противопоказаний.
Лекарственные препараты
Убрать синяки от уколов можно аптечными средствами. Чаще всего они имеют безрецептурный отпуск и низкую цену.
В составе лекарственных препаратов для устранения синяков должны присутствовать витамины P, C и K. Кроме того, в них должен находиться троксерутин, гепарин и индовазин.
Наибольшую популярность имеет лекарственная мазь Бадяга и крем Троксевазин.
Профилактика
Чтобы предотвратить образование кровоподтеков, нужно принять особые меры. Например, в процессе инъекции конечность необходимо максимально расслабить. Инъекционный препарат должен вводиться на средней скорости.
После инъекции нужно прижать к зоне введения медикамента ватку, обработанную спиртовым раствором. Ее нужно держать минимум 5-6 минут.
Кроме того, для процедуры необходимо применять качественные и стерильные иглы. Медицинская сестра должна в присутствии пациента вскрывать пачку со шприцем, повторное применение этих приспособлений запрещено. Нежелательно просить друзей и знакомых сделать инъекцию. Самодеятельность в таком случае может не только вызвать синяки от уколов, но и привести к другим нежелательным последствиям. Процедура должна выполняться только профессионалом.
Кроме того, медики рекомендуют перед курсом применения инъекционных средств использовать медикаменты, направленные на укрепление стенок кровеносных сосудов. Такие препараты можно купить в аптеке.
Источник:
http://medicalok.ru/sinyaki/posle-ukolov.html
Как избавиться от синяков на теле после уколов
Каким бы искусным ни был специалист по инъекциям, синяки после уколов – явление распространенное. Они возникают в результате повреждения иглой кровеносных сосудов, которые имеют свои особенности расположения у каждого человека. Играют роль и хрупкость стенки сосудов, свертываемость крови. И все же в известной степени можно избежать синяков, а если они появились, нужно уметь принять меры к их быстрому рассасыванию.
Причины появления
Обиходное выражение «синяк» включает 2 понятия:
- Кровоподтек , когда излившаяся кровь пропитывает ткани, такой синяк легче рассасывается и быстрее поддается лечению.
- Гематома , когда кровь расслаивает ткани, образуя ограниченную полость. В этих случаях рассасывание не всегда успешно, нередко требуется вмешательство для удаления крови. Также гематомы склонны к нагноению, образованию абсцесса.
В медицинской практике причиной синяков являются различные уколы, диагностические тесты, прививки.
Уколы
Синяк может образоваться на месте подкожного, внутримышечного или внутривенного введения лекарства. Подкожные инъекции делают по наружной поверхности средней и нижней трети плеча, в средних отделах живота, внутримышечные в верхненаружном квадранте ягодицы, в средней трети бедра по передней поверхности.
Эти области тела выбраны в местах, где нет опасности повреждения крупных сосудов, но и сосуды мелкого калибра могут привести к образованию кровоподтека или гематомы. Внутримышечные кровоизлияния расположены глубже, поэтому вначале образуется не синяк, а уплотнение, которое легко прощупать. Если такая «шишка» долго не рассасывается, болит, это говорит о формировании гематомы и о ее воспалении.
Внутривенные инъекции выполняются в местах, где вены расположены близко к коже. Причиной кровотечения является сама проколотая вена: или она прокалывается насквозь, или после удаления иглы время сдавления места укола недостаточно для образования тромба. Кровоизлияние в этих случаях может быть довольно значительным.
Капельницы
Синяки от капельниц встречаются нередко. Длительное нахождение иглы в вене травмирует ее, особенно когда игла плохо зафиксирована на коже. С другой стороны, капельное введение растворов чаще проводится тяжелобольным, у которых и без того имеются проблемы с сосудами, свертываемостью крови. Возможно развитие гематомы в локтевой ямке, о чем говорит отек предплечья.
Диаскинтест и проба манту
Эти пробы проводятся для диагностики туберкулеза: при Манту вводится ослабленные бациллы, для диаскинтеста используется туберкулезный аллерген. Технология обеих проб идентична – на передней поверхности предплечья вводится внутрикожно 0,1 мл раствора. Показателем правильного введения является появление участка «лимонной корки».
После диаскинтеста и Манту синяков быть не должно, если они выполнены технически правильно. Может быть небольшое подкожное кровоизлияние, если раствор введен глубже, в подкожную клетчатку.
Прививка от гриппа
Вакцину от гриппа вводят подкожно в области наружной поверхности плеча или передней поверхности бедра. Сколько-нибудь ощутимые кровоизлияния после таких уколов очень редки. Внедрение в практику для прививок от гриппа безыгольных инжекторов устраняет проблему повреждения сосудов и образования синяков.
Лекарственные препараты для устранения синяков
Для ускорения процесса рассасывания кровоизлияний применяются лекарственные средства местного воздействия:
- гель троксевазин — улучшает процесс микроциркуляции, быстро снимает отек, восстанавливает поврежденные сосуды и ускоряет процесс рассасывания до 4-5 дней, наносят 2-3 раза в день на больной участок;
- гель троксерутин – аналог троксевазина, содержащий в составе витамин Р, укрепляющий сосуды, применение аналогичное;
- мазь гепарин – антикоагулянт, рассасывает свернувшуюся кровь, тромбы, улучшает циркуляцию крови, наносят на область синяка 1-3 раза в день с легким втиранием;
- мазь тромблесс – содержит гепарин, применение аналогичное.
Подойдут и простейшие аптечные средства, которые есть в каждом доме – 5% настойка йода и спирт. Палочкой рисуют йодную сетку над синяком, слегка прихватив здоровый участок вокруг, после побледнения рисунка его наносят снова.
Спиртовые компрессы накладывают под пленку, смочив салфетку 96° спиртом, разбавленным пополам водой. Компресс держат 1,5-2 часа, повторяя 2-3 раза в день. Хорошо помогает компресс из магнезии : порошок развести водой в соотношении 1:10, смоченную салфетку положить на синяк, накрыть пленкой, менять каждые 2-3 часа. Следует учесть, что на магнезию бывает аллергическая реакция.
Народные методы лечения
Средства народной медицины применяют в виде компрессов и примочек:
- бадяга — сухой порошок размешивают с водой в соотношении 1:2, смачивают салфетку, прикладывают компресс каждые 12 часов, результат виден уже на 2-е сутки;
- редька с медом — натертую редьку смешивают с медом в равных частях, накладывают компресс, как и с бадягой;
- капустный лист – промытый свежий лист прикладывают на ночь, накрывают пленкой;
- лист лопуха – предварительно окунают в кипяток и прикладывают в виде компресса, как и капустный лист.
Сколько времени будет рассасываться синяк, зависит от его размеров, глубины и правильно выбранного лечения. В среднем этот срок может варьировать от 2-3 дней до 2 недель.
Профилактика
Многое в предупреждении синяков зависит от техники инъекций, поэтому лучше не рисковать, а обращаться к квалифицированному персоналу. Сам пациент также может предупредить кровоизлияние, соблюдая следующие правила:
- ватку в месте укола держать не менее 10 минут, слегка прижав ее;
- не массировать, не тереть место укола;
- после инъекции в ягодицу в течение 15 минут нельзя садиться, лучше походить или лечь.
Чтобы рассасывание синяков после уколов проходило быстрее, лучше обратиться к врачу, он порекомендует наиболее подходящие в данном случае мазь или крем, средства народной медицины.
Как справиться с шишками от уколов в домашних условиях
Источник:
http://travmoved.com/gematomy/sinyaki-posle-ukolov/
Почему после уколов остаются синяки на ягодицах
Гематомы, шишки и синяки от уколов на попе являются неприятными последствиями инъекционных внутримышечных манипуляций. Такие последствия образуются у пациентов как после одноразового введения какого-либо препарата, так и вследствие прохождения длительного курса внутримышечных инъекций. В зависимости от причины образовавшегося кровоподтека, уплотнения или синяка от укола в ягодицу, существуют и методы избавления от этого болезненного дефекта.
Причина появления синяков и кровоподтеков после инъекции в ягодицу
Для начала нужно разобраться, почему появляются синяки, гематомы и шишки после уколов в ягодицу. Иногда источником таких неприятных последствий является слишком чувствительная кожа, большая прослойка подкожного жира или хрупкие капилляры у пациента. Но чаще причиной, по которой появляется гематома, припухлость или синяк от уколов на попе, выступает неопытность либо халатность медицинского персонала.
Ошибочные действия медработников, после которых остаются кровоподтеки и синяки на попе:
- Гематома после укола в ягодицу образуется в том случае, когда неправильно подобранной иглой повреждается кровеносный сосуд. Капилляры могут становиться ломкими и по причине нехватки в организме витаминов С и Р, а также после продолжительного приема разжижающих кровь средств.
- Шишка на месте внутримышечного введения лекарства остается, если после повреждения капилляра, когда возникла гематома, пациент сразу принимает положение сидячее или лежачее. Вместо этого нужно немного походить, растирая место прокола. Припухлость может наблюдаться из-за аллергической реакции. А также вследствие густой консистенции вводимого внутримышечно препарата.
- Синяк после укола останется, если лекарственный препарат вводится слишком быстро или порывисто. Из-за толстой иглы шприца тоже с большой долей вероятности появятся синяки после уколов.
Кровоподтеки, шишки и синяки от уколов на ягодицах скорей всего останутся, если делать внутримышечный укол пациенту, когда он стоит. В таком положении тела все мышцы, включая ягодичные, напряжены. Это обстоятельство станет препятствием для правильного распределения внутри мышечной ткани лекарства. И как следствие, на месте прокола появится болезненная припухлость с кровоподтеком или синяком.
Правила проведения внутримышечных инъекций
Для внутримышечного введения лечебных препаратов обычно используют левый или правый верхний угол одной из ягодиц. Эту зону визуально делят на четыре области, в одну из которых и производят укол.
Если пациенту назначен курс внутримышечных инъекций и медсестра сделала их все в одну ягодицу, то это неминуемо приведет к подкожным гематомам, синякам и боли в местах проколов.
Чтобы не допускать таких последствий, количество назначенных лечащим врачом уколов лучше равномерно распределить на обе ягодицы. Потому что результат таких неквалифицированных действий медицинского работника может быть очень серьезным. Кроме боли и косметического дефекта, повреждение тканей и капилляров на ягодицах, может повлечь за собой осложнения.
Какие могут быть обострения после внутримышечных инъекций:
- Инфильтрат (уплотнение) по причине быстрого введения лекарственного средства.
- Повреждение нервных стволов, расположенных в неглубоких слоях кожи, приводит к боли. Причиной травмы нервных отростков является неправильно выбранная зона для укола или несоответствующая по размеру игла.
- Абсцесс может развиться вследствие несоблюдения антисептики медицинским сотрудником, проводящим внутримышечную инъекцию. Слишком короткая игла, также может привести к проникновению инфекции в место прокола.
- Воздушная эмболия может образоваться при попадании острия иглы в полость кровеносного сосуда и введение туда лекарственного раствора, особенно маслянистой консистенции.
- Травмирование надкостницы возможно при несоответствии размера иглы комплекции пациента. При выраженной худобе и тонкой коже не следует выбирать длинную иглу. И наоборот, если у пациента избыточный вес и в ягодичной области присутствует значительная прослойка жира, то длина иглы должна быть максимальной.
При неоднократном проколе кровеносных сосудов, несмотря на появление в этих местах гематом и припухлости, у пациента может развиться некроз мягких тканей. Заподозрить такое патологическое состояние можно по сильным, нередко пульсирующим болям в местах возникновения гематом после уколов на попе.
Симптомы осложнения после внутримышечных инъекций
Болезненность и припухлость, как правило, проходят самостоятельно спустя неделю или две после завершения курса внутримышечных инъекций. Но если этого не происходит, а человек наоборот замечает ухудшение. Тогда нужно немедленно показаться в манипуляционный кабинет, откуда должны перенаправить на осмотр к хирургу.
Какие признаки должны стать поводом для срочного обращения в больницу:
- Покраснение в области введения лекарственных препаратов.
- Не прекращающиеся боли в зоне уколов на попе.
- Разрастание или уплотнение гематомы на месте проколов в ягодице.
- Местное или общее повышение температуры тела.
Не стоит недооценивать тревожных симптомов. Любая серьезная патология начинается с незначительного повреждения или всего лишь мимолетного контакта с инфекцией. А вот до каких масштабов разовьется заболевание, зависит только от человека. Насколько он быстро примет меры, направленные на устранение той или иной патологии. Если вылечишь заболевание на начальном этапе, то для организма все пройдет без последствий. Когда же болезненное состояние получает возможность прогрессировать, то осложнений не избежать.
Лечебные мероприятия по устранению последствий уколов на ягодицах
Иногда после проведения курса внутримышечных инъекций, пациенты задаются вопросом, что делать при возникновении гематом или как убрать синяки после уколов на попе. Существует несколько общеизвестных способов, как избавиться от последствий неудачных внутримышечных инъекций. Лечение синяков, гематом, небольших шишек и припухлости проводится при помощи йодной сетки. Лечащий врач может порекомендовать мазь из бодяги, которая быстро убирает синяки и кровоподтеки, отчего уже через несколько дней от них не остается и следа.
Самостоятельные лечебные манипуляции можно проводить в первые несколько дней после начала или завершения курса внутримышечных инъекционных процедур. И только при отсутствии признаков осложнения. Но лучше всякого лечения, — это вне сомнения, предотвращение ситуаций, могущих привести к обострениям после проведения уколов в ягодицу. Для этого нужно вместе с доктором заранее предусмотреть возможные нежелательные последствия от внутримышечных инъекций.
Источник:
http://krov.expert/zdorove/sinyaki-ot-ukolov-na-pope.html
Абсцесс после инъекции — Examination of living persons
Двенадцать фактов о высокой температуре
Когда вы звоните врачу, чтобы сообщить о болезни ребенка, первый вопрос, который он почти всегда задает: «Температуру измеряли?». И далее, независимо от того, какие данные вы ему сообщаете — 38 или 40 градусов, советует дать ребенку аспирин и привести его на прием.
Это стало ритуалом практически всех педиатров. Подозреваю, что многие из них говорят заученные фразы, даже если слышат о температуре 43 градуса. Меня беспокоит то, что детские врачи задают не те вопросы и дают не те советы.
В повышении температуры врачам видится что-то чрезвычайно опасное, иначе почему она является их первой заботой?
А из их совета дать ребенку аспирин родители неизбежно делают вывод о том, что лечение должно быть медикаментозным и направленным на снижение температуры.
Измерением температуры тела и записью ее показателей в медицинскую карту начинается прием в большинстве детских клиник. В этом нет ничего плохого. Повышенная температура, действительно, представляет собой важный диагностический симптом в контексте последующего обследования. Проблема в том, что ей придается гораздо больше значения, чем стоило бы.
Когда врач видит в карте запись медсестры о температуре, скажем, 39,5 градусов, он с мрачным видом неизменно произносит: «Ого! Надо что-то делать!». Его озабоченность по поводу температуры — чепуха, причем вводящая в заблуждение чепуха! С самим по себе повышением температуры делать ничего не надо. При отсутствии дополнительных симптомов, таких, как необычное поведение, особенная слабость, затруднение дыхания и других, позволяющих предположить серьезные заболевания вроде дифтерии и менингита, врач должен сказать родителям, что беспокоиться не о чем, и отправить их домой вместе с ребенком.
Принимая во внимание преувеличенное внимание врачей к повышенной температуре, неудивительно, что большинство родителей, по данным социологических опросов, испытывают перед ней огромный страх. Причем страх этот растет пропорционально показаниям термометра, в то время как он чаще всего беспочвен.
Вот двенадцать фактов, относящихся к температуре тела, знание которых поможет вам избежать многих волнений, а вашим детям — ненужных и опасных анализов, рентгенологических исследований и лекарств. Эти факты должен учитывать каждый врач, однако многие из педиатров предпочитают их игнорировать и не считают нужным знакомить с ними родителей.
Факт № 1. Температура 37 градусов не является «нормальной» для всех, как нам твердят всю жизнь.
Это попросту неправда. Установленная «норма» весьма условна, так как показатель 37 градусов — величина среднестатистическая. У множества людей нормальная температура выше или ниже. Особенно это относится к детям. Исследованиями выявлено, что температура тела у большинства абсолютно здоровых детей 35,9-37,5 градусов и лишь у немногих — ровно 37 градусов. Колебания температуры тела ребенка в течение дня могут быть значительными: вечером она на целый градус выше, чем утром. Обнаружив у ребенка во второй половине дня слегка повышенную температуру, не тревожьтесь. Для этого времени суток это вполне нормально.
Факт № 2. Температура может подниматься по причинам, не связанным с каким-либо заболеванием: при переваривании обильной и тяжелой пищи или в момент овуляции у девочек-подростков в период их полового созревания.
Иногда повышение температуры является побочным эффектом прописанных врачом лекарств — антигистаминов и других.
Факт № 3. Температура, которой стоит опасаться, обычно имеет очевидную причину.
В большинстве случаев повышение температуры, которое может представлять угрозу для здоровья, возникает либо в результате отравления токсическими веществами, либо в результате перегрева (так называемый тепловой удар). Классические примеры перегрева — солдат, теряющий сознание на параде, или марафонец, сходящий с дистанции и падающий от изнеможения на солнцепеке. В таких случаях температура может подняться до 41,5 градуса или выше, что чревато для организма пагубными последствиями.
Подобного эффекта можно добиться и перегревшись сверх меры в бане или в джакузи. Если вы заподозрили, что ребенок проглотил ядовитое вещество, немедленно звоните в центр помощи при отравлениях. Когда такой возможности нет, не дожидаясь неприятностей, срочно везите ребенка в больницу и, по возможности, захватите упаковку от проглоченного средства — это поможет быстро подобрать противоядие.
Как правило, проглоченные детьми вещества оказываются относительно безобидными, но своевременное обращение за помощью очень важно.
Немедленное лечение также необходимо, если ребенок теряет сознание, пусть даже ненадолго, после подвижных игр в жару или после бани или джакузи. Звонка врачу в этой ситуации недостаточно.Как можно скорее везите ребенка в больницу. Внешние воздействия потенциально опасны. Они способны подавить защитные силы организма, которые в нормальных условиях не дают температуре подняться до опасного уровня.
Распознать такие состояния помогают предшествовавшие им события и сопутствующие симптомы.
Подчеркиваю: потеря сознания означает, что ребенок в опасности.
Факт № 4. Показания температуры тела зависят от способа ее измерения.
Ректальная (в прямой кишке) температура у детей обычно на градус выше, чем оральная (во рту), подмышечная — на градус ниже. Однако у младенцев разница между значениями температуры, измеренной этими способами, не столь велика, поэтому им лучше измерять температуру в подмышечной впадине.
Пользоваться ректальным термометром я не советую: при его введении возможна перфорация прямой кишки, а она смертельна в половине случаев. Зачем рисковать, когда в этом нет необходимости?
Наконец, не думайте, что температуру тела ребенка можно определить на ощупь, потрогав лоб или грудь. Это не удастся ни медицинским работникам, ни вам.
Факт № 5. Сбивать температуру тела не следует.
Исключением являются лишь новорожденные, страдающие от инфекций, причиной которых часто являются акушерские вмешательства в роды, внутриутробные и наследственные болезни.
Острое заразное заболевание может стать результатом и некоторых процедур. Например, абсцесс под кожей головы может развиться у младенца от датчиков прибора при внутриутробном наблюдении, а аспирационная пневмония — из-за амниотической жидкости, попавшей в легкие в результате введения матери во время родов лекарственных средств. Заражение инфекцией возможно и во время процедуры обрезания: в больницах легионы патогенных возбудителей (это лишь одна из причин, по которой мои внуки рождены дома).
Если у младенца в первые месяцы жизни поднимается высокая температура, показать его врачу просто необходимо.
Факт № 6. Температура может подняться от чрезмерного укутывания.
Дети очень чувствительны к перегреванию. Родители, особенно первенцев, часто излишне озабочены тем, не холодно ли их детям. Они укутывают малышей во множество одежд и одеял, забывая, что, если ему станет жарко, он не сможет освободиться от теплых вещей самостоятельно.
Если у младенца поднялась температура, не забудьте проверить, не слишком ли он тепло одет. Если ребенка с температурой, особенно сопровождаемой ознобом, плотно завернуть в толстые одеяла, это спровоцирует еще больший ее подъем.
Простое правило, которое я рекомендую родителям своих пациентов: пусть на ребенке будет столько слоев одежды, сколько на них самих.
Факт № 7. Большинство случаев повышения температуры связано с вирусными и бактериальными инфекциями, с которыми защитные силы организма справляются без всякой помощи.
Простуда и грипп — наиболее частые причины повышения температуры у детей любого возраста. Температура может повыситься до 40,5 градусов, но даже в этом случае причин для беспокойства нет.
Единственная опасность — риск обезвоживания от сопутствующих процессов потоотделения, частого пульса и дыхания, кашля, рвоты и поноса. Его можно избежать, давая ребенку обильное питье.
Было бы неплохо, если бы ребенок выпивал каждый час по стакану жидкости, желательно питательной. Это может быть фруктовый сок, лимонад, чай и все, от чего ребенок не откажется. В большинстве случаев вирусные и бактериальные инфекции легко распознать по сопутствующим повышению температуры симптомам: легкому кашлю, насморку, слезящимся глазам и так далее. При этих заболеваниях не нужны ни помощь врача, ни какие-либо лекарства. Врач не сможет «прописать» ничего более эффективного, чем защитные силы организма. Лекарства, облегчающие общее состояние, только мешают действию жизненных сил.
Об этом я более подробно расскажу в одной из следующих глав. Не нужны и антибиотики: хотя они и могут сократить продолжительность бактериальной инфекции, но связанный с ними риск очень велик.
Факт № 8. Не существует однозначной связи между температурой тела ребенка и тяжестью заболевания.
Распространенное заблуждение относительно этого ничем не обосновано. К тому же единого мнения о том, что считать «высокой температурой», нет ни среди родителей, ни даже среди врачей.
Родители моих пациентов, а их у меня было очень много, имели на этот счет диаметрально противоположные взгляды. Исследования показали, что более половины опрошенных родителей считают «высокой» температуру от 37,7 до 38,8 градусов и почти все называют температуру 39,5 градусов «очень высокой». Кроме того, все опрошенные были убеждены, что высокая температура указывает на тяжесть заболевания. Это совсем не так.
Точнейшим образом, по часам, измеренная температура ровным счетом ничего не говорит о тяжести заболевания, если оно вызвано вирусной или бактериальной инфекцией. Как только вы поймете, что причина температуры — инфекция, прекратите измерять температуру ежечасно.
Отслеживание ее повышения при такой болезни не поможет, мало того, оно только усилит ваши страхи и утомит ребенка. Некоторые обычные, неопасные заболевания, наподобие однодневной кори, иногда вызывают у детей очень высокую температуру, в то время как другие, более серьезные, могут протекать без ее повышения.
Если дополнительных симптомов вроде рвоты или затруднений с дыханием нет, сохраняйте спокойствие. Даже если температура поднимется до 40,5 градусов. Чтобы определить, легким, вроде простуды, или серьезным, вроде менингита, заболеванием вызвана температура, важно учитывать общее состояние ребенка, его поведение и внешний вид. Все эти моменты вы оцените гораздо лучше, чем врач. Вы куда лучше знаете, как ваш ребенок обычно выглядит и как он себя ведет. Если наблюдается необычная вялость, спутанность сознания и другие настораживающие симптомы, которые продолжаются день-два, есть смысл позвонить врачу.
Если же ребенок активен, не изменил своего поведения, причин опасаться, что он серьезно болен, нет. Время от времени в педиатрических журналах попадаются статьи о «температурофобии» — о необоснованном родительском страхе повышенной температуры у детей.
Врачи специально придумали этот термин — типичная для людей моей профессии тактика «обвиняем жертву»: врачи никогда не ошибаются, а если ошибки происходят, во всем виноваты пациенты. На мой взгляд, «температурофобия» — недуг педиатров, а не родителей. И именно врачи виноваты в том, что родители становятся ее жертвами.
Факт № 9. Температура, вызванная вирусной или бактериальной инфекцией, если ее не сбивать, не поднимется выше 41 градуса.
Педиатры оказывают плохую услугу, прописывая жаропонижающие средства. В результате их назначений тревога родителей о том, что температура может подняться до крайнего предела, если не принять меры, подкрепляется и усиливается. Врачи не говорят, что сбивание температуры на процесс выздоровления не влияет, равно как и то, что человеческий организм обладает механизмом (еще не до конца объясненным), который не позволяет температуре преодолеть барьер в 41 градус
Только при тепловом ударе, отравлениях и других внешних воздействиях этот естественный механизм может не сработать. Именно в таких случаях температура поднимается выше 41 градуса. Врачи знают об этом, но большинство из них делают вид, что не знают.
Я полагаю, что их поведение вызвано желанием продемонстрировать свою помощь ребенку. Кроме того, здесь проявляется общее для врачей стремление вмешиваться в любую ситуацию и нежелание признать, что существуют состояния, которые они не способны лечить эффективно.
Помимо случаев смертельных, неизлечимых болезней, какой врач решится сказать пациенту: «Я ничего не могу сделать»?
Факт № 10. Меры по снижению температуры, будь то применение жаропонижающих средств или обтирание водой, не только не нужны, но и вредны.
Если ребенок инфицирован, то повышение температуры, которым сопровождается течение болезни, родители должны воспринимать не как проклятие, а как благословение.
Температура повышается в результате спонтанной выработки пирогенов — веществ, вызывающих лихорадку. Это естественная защита организма от болезни. Повышение температуры говорит о том, что система исцеления организма включилась и работает. Процесс развивается следующим образом: на инфекционное заболевание организм ребенка реагирует выработкой дополнительных белых кровяных телец — лейкоцитов. Они убивают бактерии и вирусы и очищают организм от поврежденных тканей и продуктов распада. Активность лейкоцитов при этом повышается, они быстро двигаются к очагу инфекции. Эта часть процесса, так называемый лейкотаксис, как раз и стимулируется производством пирогенов, повышающих температуру тела. Повышенная температура свидетельствует, что процесс исцеления ускоряется. Этого не надо бояться, этому надо радоваться.
Но это еще не все. Железо, которое служит источником питания для многих бактерий, уходит из крови и накапливается в печени. Это снижает скорость размножения бактерий и повышает эффективность интерферона, вырабатываемого организмом для борьбы с заболеванием. Этот процесс был продемонстрирован учеными в лабораторных опытах на инфицированных животных. При искусственном повышении температуры смертность подопытных животных от инфекции снижалась, а при понижении — повышалась. Искусственное повышение температуры тела издавна использовалось в тех случаях, когда организм больных утрачивал естественную способность этого при болезнях.
Если температура у ребенка поднялась в результате инфекции, не поддавайтесь желанию сбить ее лекарствами или обтиранием. Позвольте температуре сделать свое дело. Ну, а если ваше сострадание требует облегчить состояние больного, дайте ребенку парацетамол соответствующей возрасту дозировки или оботрите тело теплой водой. Этого вполне достаточно. Врач нужен только тогда, когда температура держится более трех дней, появились иные симптомы или ребенку стало совсем худо.
Я особо подчеркиваю: снижая температуру ради облегчения состояния ребенка, вы вмешиваетесь в естественный процесс исцеления. Единственная причина, которая вынуждает меня говорить о способах снижения температуры, — знание того, что некоторые родители не в состоянии от этого удержаться. Если не сбивать температуру вы не можете, обтирание водой предпочтительнее приема аспирина и парацетамола из-за их опасности. Невзирая на популярность, эти средства далеко не безобидны. Аспирин отравляет ежегодно, возможно, больше детей, чем любой другой яд. Это та же форма салициловой кислоты, которая используется в качестве основы антикоагулянта в крысиных ядах, — крысы, съедая его, умирают от внутренних кровотечений. Аспирин может вызывать ряд побочных эффектов у детей и взрослых. Одним из них являются кишечные кровотечения. Если дети получают этот препарат в период заболевания гриппом или ветрянкой, у них также может развиться синдром Рея — частая причина детской смертности, главным образом из-за воздействия на мозг и печень.
Отчасти поэтому многие врачи перешли с аспирина на парацетамол (ацетаминофен, панадол, калпол и другие). Прием этого средства тоже не выход из положения. Есть свидетельства того, что большие дозы этого препарата токсичны для печени и почек. Обращу ваше внимание и на то, что дети, чьи матери принимали аспирин во время родов, часто страдают от кефалогематомы — состояния, при котором на голове появляются наполненные жидкостью шишки.
Если вы все же решили снизить температуру тела ребенка обтиранием, используйте только теплую воду. Снижение температуры тела достигается испарением воды с кожи и от температуры воды не зависит. Вот почему слишком холодная вода преимуществ не имеет. Не подойдет для обтирания и спирт: его пары для малыша токсичны.
Факт № 11. Высокая температура, вызванная вирусной или бактериальной инфекцией, не приводит к поражению мозга и не вызывает иных отрицательных последствий.
Страх высокой температуры во многом исходит из широко распространенного представления, что она может привести к необратимому поражению мозга или иных органов.
Если бы это было так, паника родителей при повышении температуры была бы оправданной. Но, как я уже сказал, утверждение это ложное. Тем, кому знаком этот страх, советую забыть обо всем, что его посеяло, и никогда не принимать на веру слов о такой угрозе высокой температуры, от кого бы они ни исходили — от других родителей, пожилых людей или знакомого доктора, дружески раздающего советы за чашкой кофе. И даже если такой совет дала всезнающая бабушка. Права она бывает, увы, не всегда.
Простуда, грипп и любая другая инфекция не поднимут температуру тела ребенка выше 41 градуса, а температура ниже этого уровня не причинит долгосрочного вреда. Не нужно каждый раз подвергать себя страху возможного поражения мозга у ребенка при повышении у него температуры: защитные силы организма не позволят температуре подняться выше 41 градуса.
Не думаю, что даже педиатрам, практиковавшим десятилетиями, приходилось видеть больше одного-двух случаев с высокой температурой. Подъем температуры выше 41 градуса вызывается не инфекцией, а отравлением или перегревом.
Я лечил десятки тысяч детей и только один раз наблюдал у своего пациента температуру выше 41 градуса. Это неудивительно. Исследования показали, что в 95 процентах случаев повышения температуры у детей она не поднималась выше 40,5 градусов.
Факт № 12. Высокая температура не вызывает судороги. Их вызывает резкий подъем температуры.
Многие родители боятся высокой температуры у своих детей, поскольку заметили, что ей сопутствуют приступы судорог. Они полагают, что судороги вызывает «слишком высокая» температура. Я хорошо понимаю таких родителей: ребенок в судорогах — зрелище невыносимое. Тем, кто такое наблюдал, возможно, будет трудно поверить, что, как правило, это состояние не бывает серьезным. Кроме того, оно относительно редкое — лишь у 4 процентов детей с высокой температурой наблюдаются судороги, и нет свидетельств того, что они оставляют серьезные последствия. Исследование 1 706 детей, испытавших фебрильные судороги, не обнаружило случаев нарушения моторики и не зафиксировало смертельных исходов. Не существует также и убедительных доказательств того, что такие судороги повышают впоследствии риск эпилепсии. Более того, меры по предотвращению фебрильных судорог — прием жаропонижающих препаратов и обтирание — почти всегда осуществляются слишком поздно и, следовательно, впустую: к моменту обнаружения высокой температуры у ребенка, чаще всего,судорожный порог уже пройден.
Как я уже говорил, судороги зависят не от уровня температуры, а от скорости ее подъема до высокой отметки. Если температура резко поднялась, судороги либо уже произошли, либо опасность их миновала, то есть предотвратить их практически невозможно.
К фебрильным судорогам обычно склонны дети до пяти лет. Дети, испытывавшие такие судороги в этом возрасте, в последующем страдают ими редко. Для предотвращения повторения судорог при высокой температуре многие врачи назначают детям долгосрочное лечение фенобарбиталом и другими противосудорожными препаратами. Если такие средства пропишут вашему ребенку, расспросите врача о риске, связанном с ними, и о том, к каким изменениям в поведении ребенка они ведут.
Вообще же, в вопросе долговременного лечения фебрильных судорог единогласия среди врачей нет. Лекарства, которые обычно используются в этом случае, вызывают поражение печени и даже, как показали опыты на животных, негативно воздействуют на мозг. Один из авторитетов в данном вопросе однажды заметил: «Иногда пациенту полезнее жить обычной жизнью между эпизодами судорог, нежели жить на лекарствах без судорог, но в постоянном состоянии сонливости и спутанности сознания…».
Меня учили прописывать детям с фебрильными судорогами (для предотвращения их повторения) фенобарбитал, нынешних студентов-медиков учат тому же. Сомнение в правильности назначения этого препарата у меня возникло тогда, когда я заметил, что при лечении им у некоторых пациентов судороги повторялись. Это, естественно, заставило задуматься: благодаря ли фенобарбиталу у остальных пациентов они прекратились?
Мои подозрения усилились после жалоб некоторых матерей на то, что препарат перевозбуждает детей или затормаживает настолько, что, обычно активные и общительные, они внезапно превращаются в полузомби. Так как судороги эпизодичны и не оставляют длительных последствий, я перестал прописывать это лекарство своим маленьким пациентам.
Если испытывающему фебрильные судороги ребенку пропишут долговременное лечение, родителям придется решить, соглашаться на него или нет. Я понимаю, что открыто выражать сомнения в назначениях врача непросто. Знаю и то, что врач может отмахнуться от расспросов или не дать вразумительных ответов. Если так и случится, нет смысла затевать спор. Надо взять у доктора рецепт и, прежде чем покупать лекарство, попросить совета у другого врача.
Если у вашего ребенка начались связанные с температурой судороги, постарайтесь не паниковать. Конечно, советы давать куда проще, чем им следовать. Зрелище ребенка с судорогами действительно пугает. И все же: напомните себе, что судороги не угрожают жизни вашего малыша и не принесут необратимого вреда, и примите простые меры к тому, чтобы ребенок не пострадал во время приступа.
Первым делом поверните ребенка набок, чтобы он не захлебнулся слюной. Затем проследите, чтобы возле его головы не было твердых и острых предметов, которыми он может пораниться во время приступа. Убедившись, что дыханию малыша ничего не препятствует, поместите твердый, но не острый предмет между его зубами — например, чистую сложенную кожаную перчатку или бумажник (не палец!), чтобы он случайно не прикусил язык. После этого, для собственного успокоения, можете позвонить врачу и рассказать о том, что случилось. По большей части судороги длятся несколько минут. Если они затянутся, спросите по телефону совета врача. Если после приступа судорог ребенок не уснет, давать ему еду и питье нельзя в течение часа. Из-за сильной сонливости он может подавиться.
Краткое руководство по температуре тела
Высокая температура — часто встречающийся у детей симптом, не связанный с тяжелыми болезнями (в отсутствие других тревожных симптомов, таких как необычные вид и поведение, затруднение дыхания и потеря сознания). Она не является показателем тяжести заболевания.
Температура, повышающаяся в результате инфекции, не достигает значений, при которых возможны необратимые поражения органов ребенка. Повышенная температура не требует медицинского вмешательства сверх того, что рекомендовано ниже. Температуру не нужно сбивать.
Она является естественной защитой организма от инфекции и помогает скорейшему исцелению.
1. Если температура тела у ребенка до двух месяцев поднялась выше 37,7 градусов, обратитесь к врачу. Это может быть симптомом инфекции — внутриутробной или связанной с вмешательством в процесс родов. Повышенная температура у детей такого возраста настолько необычна, что благоразумнее подстраховаться и скорее успокоиться, если тревога окажется ложной.
2. Для детей старше двух месяцев врач при повышении температуры не нужен, кроме случаев, когда температура держится более трех дней или сопровождается серьезными симптомами — рвотой, затрудненным дыханием, сильным кашлем в течение нескольких дней и другими, не характерными для простуды. Посоветуйтесь с врачом, если ребенок необычно вял, раздражителен, рассеян или выглядит серьезно больным.
3. Обращайтесь к врачу независимо от показаний термометра, если у ребенка трудности с дыханием, неукротимая рвота, если температура сопровождается непроизвольными подергиваниями мышц или другими странными движениями или беспокоит что-то еще в поведении и виде ребенка.
4. Если подъем температуры сопровождается ознобом, не пытайтесь справиться с этим ощущением ребенка с помощью одеяла. Это приведет к еще более резкому повышению температуры. Озноб не опасен — это нормальная реакция организма, механизм приспособления к более высокой температуре. Он не означает, что ребенку холодно.
5. Попытайтесь уложить температурящего ребенка в постель, но не переусердствуйте. Нет никакой необходимости приковывать ребенка к кровати и держать его дома, если погода не слишком плохая. Свежий воздух и умеренная активность улучшат настроение малыша, не ухудшая состояния, и облегчат вам жизнь. Однако слишком интенсивные нагрузки и спортивные состязания поощрять не надо.
6. Если есть основания подозревать в качестве причины высокой температуры не инфекцию, а другие обстоятельства — перегрев или отравление, везите ребенка в больницу немедленно. Если в вашей местности нет отделения скорой помощи, пользуйтесь любой доступной медицинской помощью.
7. Не пытайтесь, по народной традиции, «заморить голодом лихорадку». Питание важно для выздоровления от любой болезни. Если ребенок не оказывает противодействия, «закармливайте» и простуды, и лихорадки. И те, и другие сжигают запасы белков, жиров и углеводов в организме, и их нужно возмещать.
Если ребенок отказывается есть, поите его питательными жидкостями, например фруктовым соком. И не забывайте, что куриный суп полезен всем.
Высокая температура и обычно сопутствующие ей симптомы приводят к существенной потере жидкости и вызывают обезвоживание. Его можно избежать, давая ребенку много пить, лучше всего — фруктовые соки, но, если он их не захочет, подойдет любая жидкость, желательно — по одному стакану каждый час.
💊 Лечение абсцесса в Ростове-на-Дону: хирургическое вскрытие абсцесса
Абсцессы представляют собой локализованные участки гноя, который скапливается в определенной полости. Это кишащие бактериями очаги, где присутствуют мертвые клетки и белки с нейтрофилами (тип иммунной клетки, борющейся с инфекцией). Проводится лечение абсцесса в Ростове-на-Дону, как правило, в хирургическом отделении. Патология может развиться где угодно: местом образования гнойного абсцесса могут стать:
- мягкие ткани;
- костные структуры;
- суставы и подкожная клетчатка.
Заболевание может возникать самостоятельно или в качестве осложнения другой болезни. Иногда проводится лечение абсцесса после укола, когда инъекция выполнена с нарушением предъявляемых к ней требований. Клиника «Гармония» приглашает пациентов на профессиональное обслуживание к врачам разного профиля. Мы находимся в самом сердце города по адресу: Ростов-на-Дону, ул. Красноармейская, 170 (2 этаж) .
Причины развития абсцесса: что провоцирует воспаление
Возникает воспаление у взрослого, но может проявиться абсцесс у ребенка – лечение в этом случае требуется незамедлительно. Основной причиной развития патологии часто является нарушение целостности кожи и проникновение инфекционных агентов внутрь тканей. Их деятельность приводит к образованию капсулы с гноем. Однако это не всегда так. Вызвать нарушение могут и вполне обычные бактерии, которые входят в список микроорганизмов, образующих нормальную микрофлору.
Определение возбудителя инфекции – важная задача, которая помогает не просто провести вскрытие абсцесса и правильную обработку полости. Зная тип агента, врач назначает наиболее эффективное лечение абсцесса носа, горла, печени или десны. Наиболее часто встречаются в хирургической практике следующие патогенные микроорганизмы—провокаторы:
- Золотистый стафилококк – способствует развитию кожного абсцессного образования в верхней части тела, поражение преимущественно приходится на шею, лицо, веки, грудь, подмышечные впадины. Может спровоцировать паратонзиллярный абсцесс – лечение в Ростове-на-Дону в этом случае часто проходит после ангины, вызвавшей поражение миндалин.
- Кишечная палочка – активизирует опасную флору только при определенном стечении обстоятельств, когда иммунная защита ослаблена.
- Протей Мирабилис – живет в кишечнике, выявляется в каловых массах, отправленных на анализ. В отличие от золотистого стафилококка часто является провокатором развития инфекции нижней части тела. Это абсцессы ягодиц, ног и других локаций.
Вызвать патологию могут заболевания, лекарственные препараты и многое другое. При появлении неблагоприятных симптомов рекомендуется сразу обратиться к врачу, чтобы получить своевременную помощь от квалифицированного специалиста. На практике лечение абсцесса в Ростове-на-Дону проходит быстрее, если обратиться в медицинский центр на ранних стадиях. Наши специалисты успешно справляются с поражениями мышц, осложнениями после острого аппендицита, абсцессами шеи, брюшной стенки, кишечника и другими видами патологий.
Симптомы заболевания: лечение абсцесса после удаления зуба и других манипуляций
Каждое поражение дает свои признаки, по которым его легко вычислить при наличии должного опыта. Так, лечение абсцесса после удаления зуба проходит при обращении пациента к врачу, когда он сталкивается со следующими симптомами:
- развивается отек тканей в месте резекции или лечения;
- загнивает рана, атрофируется околозубная слизистая;
- появляется острая пульсирующая боль, неприятный запах изо рта.
Может повыситься температура тела, появиться лихорадка, слабость, недомогание. Общие симптомы одинаковы для всех воспалений. Важно вовремя обратиться к врачу, не оттягивая момент до проявления осложнений.
Медицинский центр «Гармония» предлагает записаться на прием к квалифицированному доктору. Если состояние пациента осложнено, а поход в клинику невозможен, рекомендуется пригласить врача на дом. Цена такой услуги невысока, а польза от нее действительно неоценима. Прибывший на вызов доктор оценит ситуацию, проведет обследование и назначит лечение абсцесса в деликатном для пациента режиме. При тяжелом положении может быть рекомендована срочная госпитализация.
Чем лечить шишки от уколов на ягодицах :: Здоровье :: «ЖИВИ!
По-научному «шишки» от уколов называют постинъекционными инфильтратами ягодиц. «Они представляют собой уплотнения, которые возникают спустя некоторое время после внутримышечной инъекции, — рассказывает Евгения Чайка, заведующая отделением амбулаторной хирургии, врач-хирург Клинико-диагностического центра МЕДСИ на Красной Пресне. — Они являются патологической ответной реакцией организма на введение лекарства, вне зависимости от его типа».
«Шишки» на ягодицах после укола бывают нескольких видов. «Первый вариант — это инфильтрат, то есть местная реакция, которая характеризуется ответом тканей в месте инъекции — отеком, — объясняет Александр Сахокия, врач-хирург ООО МК «Доктор рядом», аспирант ФУВ кафедры хирургии, отделения хирургической эндокринологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского. — Второй вариант — гематома. Она появляется от кровоизлияния поврежденного сосуда после инъекции, к сожалению, заранее спрогнозировать это невозможно».
Третий вариант (и самый опасный) — это абсцесс. «Абсцессы — очень болезненные образования с гнойным содержимым и яркой клинической картиной, лечат их только хирургическим путем», — добавляет Евгения Чайка.
По сути, «шишки» — это местная реакция организма на прокол и введение лекарства внутримышечно. Если их не лечить, инфильтраты могут стать абсцессами, что представляет серьезную угрозу для здоровья. «В большинстве случаев у относительно здоровых людей они проходят в течении недели, но бывают и исключения», — замечает Александр Сахокия.
Почему возникают шишки от уколов на ягодицах?
К образованию припухлостей после инъекций может привести несколько факторов.
- Техника введения инъекции. Слышали, что после уколов медсестры с «легкой» рукой «шишки» не появляются? В этом есть доля правды. «Некорректное место внутримышечной инъекции, слишком быстрое введение лекарственного препарата или попадание иглы в нерв или сосуд могут вызвать появление «шишек» после инъекций», — говорит Евгения Чайка. «Также уплотнения могут появляться как реакция на одномоментное введение большого объема препарата, частые инъекции в одно и то же место», — дополняет Булат Юнусов, врач-хирург GMS Clinic.
- Аллергическая реакция. «Она может развиться из-за гиперреакции иммунного ответа на лекарственное вещество», — добавляет Евгения Чайка. Либо — на смесь лекарств.
- «Многие пациенты, делая инъекции самостоятельно, грешат тем, что в одном шприце смешивают несколько разных препаратов, что категорически запрещено. Это может вызвать необратимые осложнения и серьезные аллергические реакции», — говорит Александр Сахокия.
- Консистенция лекарственного препарата. «Чаще всего вызывают припухлости и отеки масляные растворы, — говорит Булат Юнусов. — Это те лекарственные средства, введение которых осуществляется только внутримышечно. Подобные инъекции отличаются более длительным временем рассасывания, а, следовательно, повышенными рисками осложнений».
- Некорректно подобранная игла. «Слишком длинная или слишком короткая игла приводит к тому, что лекарство попадает либо в очень глубокие мышечные слои, либо в подкожно-жировую клетчатку, то есть не доходит до мышечного слоя», — замечает Евгения Чайка.
- Чрезмерное напряжение мышцы во время укола. Внутримышечные инъекции необходимо выполнять при расслабленной мышце и желательно в положении лежа на животе.
- Масса тела пациента. «Телосложение и вес также являются факторами, которые необходимо учитывать при введении инъекций, — добавляет Булат Юнусов. — У тучных пациентов много подкожно-жировой клетчатки. Если в нее попадет лекарственный препарат, это неизбежно приведет к образованию воспалительных изменений (инфильтраты, абсцессы)».
Чтобы шишки от уколов не появлялись, эксперты советуют делать инъекции, соблюдая определенные правила. «Важно использовать иглы подходящей длины и диаметра, выбор зависит от возраста пациента, места введения, объема жидкости, количества мышечной и жировой ткани и вязкости раствора, — говорит Булат Юнусов. — Нужно строго соблюдать правила асептики и антисептики. Выполнять инъекции предпочтительно лежа на кушетке или кровати».
Как лечить шишки на ягодицах
В независимости от того, по какой причине у вас возникли болезненные уплотнения после уколов, лечить их все равно нужно. «Заниматься самолечением, особенно при «свежих» инфильтратах, точно не стоит, так как любой инфильтрат может как рассосаться, так и нагноиться. Сразу объясню, что такое «свежий» инфильтрат. Это уплотнение, которое вы обнаружили сразу после инъекции или он не старше 14 дней. Если инфильтрату 1-2 месяца и более, то вероятность его нагноения достаточно мала, но и вероятность его полного рассасывания также стремится к нулю», — замечает Евгения Чайка.
Если дело не дошло до абсцесса, то можно обойтись довольно простыми средствами — использованием гелей, мазей и компрессов. «Какое конкретно лекарственное средство необходимо вам, кратность и длительность его применения, определяет врач на очном приеме после осмотра и проведения необходимых методов обследования (УЗИ мягких тканей)», — говорит Евгения Чайка.
В домашних условиях гематомы и инфильтраты можно лечить безопасными средствами. «Допустимо умеренное массирование места инъекции, выполнение приседаний и применение холодных компрессов на место отека в первые 1-2 дня после его появления», — напоминает Булат Юнусов.
«Шишки после уколов можно лечить йодной сеточкой, но лучше пойти на прием к врачу-хирургу, чтобы он назначил физиотерапию», — рекомендует Павел Дюпин, врач-терапевт «Бест Клиник».
Физиотерапию назначают как дополнение к основному лечению, что позволяет сократить его сроки. Среди наиболее эффективных методов отмечают:
- Электрофорез — проникновение в кожу и мягкие ткани лечебных препаратов под воздействием электрического поля.
- УВЧ. «Это лечение инфильтрата непрерывным либо импульсным ультравысокочастотным электрополем», — комментирует Евгения Чайка.
- Фототерапия. Облучение проблемных зон ультрафиолетовым светом в узком или широком диапазоне.
Шишки после уколов на ягодицах: когда бить тревогу
Если инъекция сделана правильно и у вас нет аллергии на препарат, скорее всего, отека на ягодицах не будет. «Человек может испытывать легкий дискомфорт после укола, который проходит в течение нескольких минут — после интенсивной ходьбы, приседаний», — предупреждает Булат Юнусов.
Но, если после инъекций у вас возникли некоторые из следующих симптомов, следует обратиться к врачу:
- стойкая сильная боль в месте инъекции;
- длительное покалывание или онемение;
- длительное кровотечение из места укола;
- признаки аллергической реакции, такие как затрудненное дыхание или отек лица;
- покраснение кожи, отек, локальная гипертермия, боль, повышение температуры и другие симптомы системной воспалительной реакции;
- если уплотнение не проходит более 2-х месяцев.
Не откладывайте визит к врачу, поскольку это может иметь серьезные последствия для здоровья.
Как предотвратить инъекционный абсцесс
Что такое абсцесс?
ABSCESS — это масса, заполненная гноем, обычно вызванная инфекцией.
Абсцесс теплый на ощупь и в основном болезненный. Это может произойти на любой части вашего тела.
Что такое инъекционный абсцесс?
АБСЦЕСС ПРИ ИНЪЕКЦИИ — это абсцесс, который возникает в месте инъекции, обычно через несколько дней после введения инъекции.
Очень часто встречается в ягодичной области (ягодицы).В редких случаях абсцесс вскрывается самостоятельно и выделяет гной. В большинстве случаев требуется хирургическое вмешательство. Врач вскрывает абсцесс, чтобы вывести гной и облегчить симптомы.
Симптомы инъекционного абсцесса
Эти симптомы возникают после введения инъекции.
- Болезненный отек, теплый на ощупь.
- Лихорадка может развиться, если абсцесс большой или распространяется на более глубокие ткани.
Обратитесь к врачу, если у вас есть вышеупомянутые симптомы.Врач осмотрит абсцесс и определит дальнейшие действия.
Лечение инъекционного абсцесса
Если абсцесс небольшой, врач может просто прописать антибиотики, которые обеспечат полное излечение.
Если абсцесс большой, необходимо сделать разрез и дренировать. После анестезии врач вскрывает абсцесс и сливает гной. После процедуры следует перевязка и назначение антибиотиков. Анестезия делает процедуру безболезненной.
Профилактика абсцесса инъекций
Инъекционные абсцессы обычно возникают из-за попадания инфекционных организмов во время проникновения иглы в кожу. Перед введением инъекции в больнице / клинике убедитесь, что приняты меры асептики.
- Убедитесь, что область кожи для инъекции очищена спиртом перед введением инъекции.
- Убедитесь, что для инъекции используются новый шприц и игла .
- Не стесняйтесь задавать любые вопросы. Если асептические методы не применяются, у вас есть право спросить , , и право отказаться от инъекции .
Случай рецидивирующих стерильных абсцессов после вакцинации против столбняка и дифтерии, пролеченной кортикостероидами | BMC Infectious Diseases
При использовании обычных, современных и безопасных вакцин, хотя частота предупреждаемых с помощью вакцин болезней значительно снизилась, вакцинация все же может вызывать некоторые нежелательные побочные эффекты.Эти побочные эффекты обычно купируются самостоятельно, и они разрешаются за короткий период времени без какого-либо лечения [8]. Однако в этом случае образование повторялось более 3 недель, и его повторение было нетипичным и необычным. Более того, хотя сообщалось о предыдущих случаях одного абсцесса, интересно, что в нашем случае было два взаимосвязанных абсцесса. Поскольку большинство вакцинаций проводится детям, в этих группах обычно наблюдаются побочные эффекты. Эти явления чаще наблюдались у женщин, чем у мужчин после вакцинации от дифтерии, столбняка и коклюша (АКДС) [9,10,11].В нашем случае пациентка была взрослой женщиной, и она отрицала какие-либо побочные реакции после какой-либо предыдущей иммунизации. Пациент из описанного случая также получил вакцину Td другого типа, кроме коклюша.
Стерильный абсцесс — это состояние, при котором инфекционная этиология не может быть продемонстрирована или в литературе оно определяется как реакция гиперчувствительности IV типа на вакцинацию, но имеются лишь ограниченные данные, подтверждающие гиперчувствительность замедленного типа [12]. Формирование стерильного абсцесса после иммунизации DTaP очень редко происходит при 6–10 дозах вакцины DTaP на миллион [13].Как правило, лихорадка и лимфаденопатия не сопровождают стерильный абсцесс, и гной остается отрицательным на инфекционную этиологию при окрашивании по Граму, культуре и других тестах [12]. Большинство абсцессов в месте вакцинации вызвано инфекцией, и обычно для лечения сначала назначают комбинацию дренажа и антибиотиков [14]. Тем не менее, ее масса не улучшилась при сочетании этих методов лечения. С другой стороны, окрашивание по Граму — это тест, который дает раннее определение потенциальных бактерий посредством визуализации бактерий и не зависит от предшествующего использования антибиотиков.Поэтому, как рекомендовано Wise et.al., он был включен в диагностический тест для различения инфекционного абсцесса и стерильного абсцесса в 2007 году [12]. Также при таких рецидивирующих абсцессах; в целом инфекционная этиология не была обнаружена, и во многих исследованиях у пациентов были окончательно диагностированы стерильные абсцессы [3,4,5,6,7,11,15]. Поэтому в таких случаях следует рассмотреть возможность стерильного абсцесса.
Патогенез стерильного абсцесса после вакцинации недостаточно изучен, и имеется мало информации об этиологии, оптимальной оценке и лечении этого заболевания [12].В некоторых исследованиях сообщалось об абсцессах в месте инъекции после вакцинации и указывалось множество различных причин, включая бактериальное загрязнение флаконов или шприцев, неправильную технику и реакцию гиперчувствительности на высокий уровень алюминиевого адъюванта [8, 16, 17]. Большинство инактивированных вакцин содержат адъювант и вводятся внутримышечно. Адъювант является компонентом вакцины и может вызвать усиленную местную реакцию, если его не вводить в мышцу [11, 18]. Правильная техника инъекции — важнейший компонент успешной иммунизации.Иглы должны быть стерильными и одноразовыми, а также для каждой инъекции следует использовать отдельную иглу и шприц. Неправильный выбор иглы, аспирация перед инъекцией вакцины и неправильный путь инъекции относятся к числу ошибочных методов введения [19]. Побочные эффекты чаще возникают, если вакцина вводится подкожно, а не внутримышечно. Наш пациент получил инактивированную вакцину, содержащую алюминиевый адъювант. Абсцессы располагались в подкожной области, мышечная ткань не поражалась.Следовательно, в нашем случае в результате неправильной инъекции мог образоваться стерильный абсцесс. Также было высказано предположение, что рецидивирующие стерильные абсцессы в первую очередь связаны с вакцинами, адсорбированными алюминием [14, 18]. Алюминий обычно используется в качестве адъюванта во многих вакцинах и способствует замедленному высвобождению антигена в месте инъекции, тем самым продлевая контакт с антигенпрезентирующими клетками [20]. Это может привести к накоплению макрофагов и иммунных клеток в месте инъекции, что может случайно спровоцировать образование стерильных абсцессов [20].В данном случае алюминий, формальдегид, 2-феноксиэтанол и тимеросал рассматривались как возможные причины стерильного абсцесса. Патч-тестирование было проведено, но все они остались отрицательными (рис. 3). В литературе для лечения стерильных абсцессов использовалось дренирование [7, 11, 15, 21, 22]. Наш пациент — первый зарегистрированный случай лечения кортикостероидами. Как кортикостероиды используются при лечении воспалительных, аллергических и иммунологических расстройств; они вводились пациенту, чтобы уменьшить воспаление, но впоследствии вызвали полное излечение.
Рис. 3
Патч-тестирование компонентов вакцины
В результате оказалось, что кортикостероиды улучшают состояние пациента, и поэтому мы предлагаем дополнительно изучить эффективность и способ введения стероидов в этой ситуации.
Причины, симптомы, тесты и лечение
Обзор абсцесса
Кожный абсцесс — это нежная масса, обычно окруженная областью от розового до темно-красного цвета. Абсцессы часто легко прощупать прикосновением.Подавляющее большинство из них вызвано инфекциями. Внутри они полны гноя, бактерий и мусора.
Болезненные и теплые на ощупь, абсцессы могут появиться в любом месте вашего тела. Наиболее частые участки кожи в подмышечных впадинах (подмышечные впадины), вокруг ануса и влагалища (абсцесс бартолиновой железы), у основания позвоночника (пилонидальный абсцесс), вокруг зуба (зубной абсцесс) и в паху. Воспаление вокруг волосяного фолликула также может привести к образованию абсцесса, который называется фурункулом (фурункул).
В отличие от других инфекций, одни антибиотики обычно не излечивают абсцесс. Как правило, абсцесс должен открыться и дренироваться, чтобы он улучшился. Иногда дренирование происходит само по себе, но обычно его необходимо вскрыть с помощью теплого компресса или врачом в ходе процедуры, называемой разрезом и дренированием (I&D).
Причины абсцесса
Когда нормальный кожный барьер нарушен даже в результате незначительной травмы, небольших разрывов или воспаления, бактерии могут проникнуть в кожу. Абсцесс может образоваться, поскольку защитные силы вашего тела пытаются убить эти микробы с помощью воспалительной реакции (белые кровяные тельца = гной).Обструкция потовой или сальной (сальной) железы, волосяного фолликула или ранее существовавшей кисты также может вызвать абсцесс.
Середина абсцесса разжижается и содержит мертвые клетки, бактерии и другой мусор. Эта область начинает расти, создавая напряжение под кожей и вызывая дальнейшее воспаление окружающих тканей. Давление и воспаление вызывают боль.
Люди с ослабленной иммунной системой чаще заболевают определенными абсцессами. Те, у кого есть одно из перечисленных ниже состояний, подвержены риску развития более тяжелых абсцессов.Это потому, что организм имеет пониженную способность отражать инфекции.
Другие факторы риска абсцесса включают воздействие грязной окружающей среды, контакт с людьми с определенными типами кожных инфекций, плохую гигиену и плохое кровообращение.
Симптомы абсцесса
Чаще всего абсцесс становится болезненным, сжимаемым образованием красного цвета, теплым на ощупь и болезненным.
- По мере развития некоторых абсцессов они могут «указывать» и увеличиваться, чтобы вы могли видеть материал внутри, а затем самопроизвольно открываться (разрыв).
- Большинство будет продолжать становиться хуже без заботы. Инфекция может распространиться на ткани под кожей и даже в кровоток.
- Если инфекция распространяется на более глубокие ткани, у вас может подняться температура и вы почувствуете себя плохо.
Лечение абсцесса: самостоятельный уход в домашних условиях
- Если абсцесс небольшой (менее 1 см или менее полдюйма в диаметре), может помочь прикладывание теплых компрессов к этому участку на 30 минут 4 раза в день.
- Не пытайтесь дренировать абсцесс, сдавливая или надавливая на него.Это может протолкнуть инфицированный материал в более глубокие ткани.
- Не вставляйте иглу или другой острый инструмент в центр абсцесса, так как вы можете повредить нижележащий кровеносный сосуд или вызвать распространение инфекции.
Когда обращаться за медицинской помощью
Позвоните своему врачу, если с абсцессом произойдет одно из следующих событий:
- У вас болячка размером более 1 см или полдюйма в поперечнике.
- Язвочка продолжает увеличиваться или становится более болезненной.
- Язвочка находится в области прямой кишки или паха или рядом с ней.
- У вас поднялась температура.
- Вы заметили красные полосы, которые могут означать, что инфекция распространяется.
- У вас есть одно из перечисленных выше заболеваний.
Обратитесь в отделение неотложной помощи больницы, если какое-либо из этих состояний возникает с абсцессом:
- Лихорадка 102 ° F или выше, особенно если у вас хроническое заболевание или вы принимаете стероиды, химиотерапию или диализ
- A красный полоса, ведущая от язвы, или болезненные лимфатические узлы (шишки) в любом месте между абсцессом и грудной клеткой (например, абсцесс на ноге может вызвать увеличение лимфатических узлов в области паха)
- Любой абсцесс на лице большего размера более 1 см или полдюйма в поперечнике
Обследования и анализы
Врач изучит историю болезни и может спросить вас:
- Как долго существовал абсцесс
- Если вы помните какую-либо травму в этой области
- Какие лекарства вы можете принимать
- Если у вас есть аллергия
- Если у вас дома поднялась температура
Врач осмотрит абсцесс и прилегающие области.Если он находится рядом с вашим анусом, врач проведет ректальное исследование. Если поражена рука или нога, врач нащупает лимфатические узлы в паху или под мышкой.
Лечение
Врач может вскрыть абсцесс и дренировать его.
Область вокруг абсцесса обезболивают лекарствами. Часто бывает сложно полностью обезболить пораженный участок, но местная анестезия может сделать процедуру практически безболезненной.
- Зона будет покрыта антисептическим раствором и помещена вокруг нее стерильными полотенцами.
- Врач вскроет абсцесс и полностью откажется от гноя и мусора.
- После того, как язва вытечет, врач может вставить тампон в оставшуюся полость, чтобы инфекция продолжала стекать. Его можно оставить открытым на день или два.
- Затем на тампон будет наложена повязка, и вам дадут инструкции по уходу в домашних условиях.
- Большинство людей чувствуют себя лучше сразу после дренирования абсцесса.
- Если вы все еще испытываете боль, врач может назначить обезболивающие для домашнего применения в течение следующих 1-2 дней.
- Обычно вас отправляют домой с пероральными антибиотиками.
Следующие шаги: наблюдение
Тщательно выполняйте все инструкции, которые дает вам врач.
- Врач может попросить вас самостоятельно снять тампон с инструкциями о том, как это лучше всего сделать. Это может включать замачивание или промывание.
- Обязательно приходите на все контрольные встречи.
- Немедленно сообщите врачу о любой температуре, покраснении, отеке или усилении боли.
Профилактика
Поддерживайте личную гигиену, регулярно промывая кожу водой с мылом.
- Будьте осторожны, чтобы не порезаться при бритье подмышек или лобковой области.
- При колотых ранах немедленно обратитесь за медицинской помощью, особенно если:
- Вы думаете, что в ране может быть мусор.
- Колотая рана возникла в результате укуса человека, насекомого или животного.
- У вас одно из перечисленных заболеваний.
- Вы принимаете стероиды или химиотерапию.
Внешний вид
После лечения абсцесс должен зажить.
- Многим людям требуются антибиотики, а вам — нет.
- Боль часто проходит сразу же и с каждым днем все больше утихает.
- Инструкции по уходу за раной от вашего врача могут включать переупаковку раны, замачивание, промывание или перевязку в течение примерно 7-10 дней. Обычно это зависит от размера и тяжести абсцесса.
- Через первые 2 дня дренирование абсцесса должно быть минимальным или отсутствовать.Все язвочки должны зажить через 10-14 дней.
Абсцессы инъекций инсулина, вызванные Mycobacterium Chelonae
Абсцессы инъекций инсулина возникают у пациентов с диабетом и в основном возникают из-за Staphylococcus aureus . Однако нам нужно искать другие организмы, которые могут вызывать проблемы, чтобы можно было назначить соответствующее лечение. Здесь мы сообщаем о случае инъекционных абсцессов, вызванных атипичной микобактерией, Mycobacterium chelonae .
43-летняя женщина с диабетом обратилась с жалобой на 5-месячную историю абсцессов на бедрах и животе в местах инъекций.Она использовала ручку три раза в день (повторное использование иглы), а вечером — шприц и иглу. При уровне HbA 1c 14% ее контроль диабета был далек от идеала. У нее 23-летний анамнез диабета, и она несколько раз попадала в больницу с приступами во время эпизодов гипогликемии.
Абсцессы лечили несколькими курсами перорального приема флуклоксациллина, но продолжали увеличиваться с развитием новых очагов поражения. Крупнейший абсцесс на правом бедре был рассечен и дренирован хирургами общего профиля, гной продолжал вытекать после процедуры.Из мазков, нанесенных древесным углем, из поражений не было выделено никаких инфекционных организмов.
При поступлении у нее был большой абсцесс, истощающий гной, на левом бедре с более мелкими узелками на правом бедре и карбункул на передней брюшной стенке. Она была здорова, апирексия, ее контроль диабета существенно не изменился с тех пор, как появились абсцессы.
После обсуждения с отделом микробиологии очевидного гноя, но очевидно стерильного посева, взятого из тампонов, гной был аспирирован из абсцесса на бедре и отправлен на посев.Также была взята биопсия кожи, которую отправили на гистологическую оценку и посев. Биопсия показала глубокий кожный абсцесс с воспалением. Микроскопия гноя не показала кислото- и спиртоустойчивые бациллы (КУБ). После культивирования в течение 6 недель при 30 ° C из гноя выделяли M. chelonae . Он был отправлен в справочную лабораторию, где был подтвержден диагноз, и было обнаружено, что M. chelonae чувствительны к кларитромицину и ципрофлоксацину. Посев на иглы и шприц-ручку пациента не выявил M.Челоны .
Пациенту начали принимать 500 мг два раза в день. кларитромицин и 250 мг три раза в день. ципрофлоксацин, который очистил абсцессы в течение следующих нескольких месяцев. Ближе к концу лечения на правом бедре вдали от мест инъекций появился новый узелок, который был полностью удален. Гистология показала гранулематозное воспаление в глубоких слоях дермы и подкожной клетчатки. Одиночный хорошо сформированный КУБ был идентифицирован с помощью модифицированного красителя Цайля-Нейльсена. Лечение продолжали в течение 6 месяцев после того, как очаги исчезли, и пациент оставался здоровым и не развил никаких новых очагов.
M. chelonae — это быстрорастущая атипичная микобактерия руньонской группы IV. Считается быстрорастущим, так как он растет за 3–7 дней при температуре от 25 ° C до 40 ° C по сравнению с другими группами, которым для роста требуется 2 недели. Несмотря на это, M. chelonae трудно культивировать.
Он широко распространен в окружающей среде и, как сообщается, сохраняется на коже в течение 6 часов. Он передается из окружающей среды, а не от человека к человеку, но редко вызывает болезни человека.Сообщалось о первичных кожных инфекциях после инъекций у пациентов с диабетом, получающих инсулин (2,3), и у послеоперационных пациентов. У иммунокомпетентных пациентов обычно имеется известный входной портал, но кожное заболевание может распространяться из эндогенного источника (4). Распространенное заболевание чаще возникает у пациентов с ослабленным иммунитетом, например, у тех, кто длительно принимает стероиды или после трансплантации почки (5). В исследовании 100 случаев кожного заболевания у 35% были локализованные инфекции после травмы, из них у 3 был диабет (6)
Представление кожной инфекции включает локализованный целлюлит, гранулематозные узелки, абсцессы и язвы (7).Отмечено распространение спиротрихоидных поражений (8). Это лимфангиит, с узелками, восходящими проксимально по лимфатическим сосудам. Внекожные поражения включают остеомиелит, эндокардит и кератит после операции и могут быть связаны с катетерами, почечными диализными катетерами и трахеостомическими трубками.
M. chelonae устойчив к обычным противотуберкулезным препаратам, но может быть чувствительным к кларитромицину и ципрофлоксацину. Он также может реагировать на имипенем и линезолид.Этот случай подчеркивает необходимость рассмотрения атипичных инфекций в случаях стойкой кожной инфекции, особенно у пациентов с относительно ослабленным иммунитетом.
Ссылки
Кейн С., Винсент А., Грин Дж., Сандин Р.: Распространенная кожная инфекция Mycobacterium chelonae . Cancer Control 7: 181–184, 2000
- ↵
Джексон П.Г., Кин Х., Нобл С.Дж., Симмонс Н.А.: Инъекционные абсцессы у диабетика, вызванного Mycobacterium chelonei var abscessus .BMJ281: 1105–1106, 1980
- ↵
Kelly SE: Множественные инъекционные абсцессы у диабетика, вызванные Mycobacterium chelonei . Clin Exp Dermatol 12: 48–49, 1987
- ↵
Kelley L, Deering K, Kaye E: Кожные Mycobacterium chelonei , присутствующие в иммунокомпетентном хозяине: отчет о болезни и обзор литературы. Кутис 56: 293–295, 1995
- ↵
Endzweig CH, Strauss E, Murphy F, Rao BK: случай кожной инфекции Mycobacterium chelonae abscessus у пациента после трансплантации почки.J Cutan Med Surg 5: 28–32, 2001
- ↵
Wallace R, Brown B, Onyi G: инфекции кожи, мягких тканей и костей, вызванные Mycobacterium chelonae chelonae: важность предшествующей терапии кортикостероидами, частота диссеминированных инфекций и устойчивость к пероральным антимикробным препаратам, отличным от кларитромицина. J Infect Dis 166: 405–412, 1992
- ↵
Куллавания П: Атипичная микобактериальная кожная инфекция. Clin Dermato 17: 153–158, 1999
- ↵
Хиггинс Э., Лоуренс К.М.: Спиротрихоидное распространение Mycobacterium chelonei .Clin Exp Dermatol 13: 234–236, 1988
Абсцесс — Лечение — NHS
Абсцессы можно лечить разными способами, в зависимости от типа абсцесса и его размера.
Основные варианты лечения включают:
Абсцессы кожи
Некоторые небольшие кожные абсцессы могут высыхать естественным путем и выздоравливать без необходимости лечения. Прикладывание тепла в виде теплого компресса, например теплой фланели, может помочь уменьшить отек и ускорить заживление.
Тем не менее, фланель следует после этого тщательно вымыть и не использовать другими людьми, чтобы избежать распространения инфекции.
При более крупных или стойких кожных абсцессах ваш терапевт может назначить курс антибиотиков, чтобы помочь вылечить инфекцию и предотвратить ее распространение.
Иногда, особенно при рецидивирующих инфекциях, вам может потребоваться смыть все бактерии с вашего тела, чтобы предотвратить повторное заражение (деколонизация). Это можно сделать с помощью антисептического мыла для большей части тела и крема с антибиотиком для внутренней части носа.
Однако одних антибиотиков может быть недостаточно, чтобы очистить кожный абсцесс, и, возможно, потребуется дренировать гной, чтобы избавиться от инфекции. Если кожный абсцесс не дренировать, он может продолжать расти и заполняться гноем до тех пор, пока не лопнет, что может быть болезненным и может вызвать распространение или возврат инфекции.
Разрез и дренаж
Если ваш кожный абсцесс требует дренирования, вам, вероятно, предстоит небольшая операция под наркозом — обычно под местной анестезией, когда вы не спите, а область вокруг абсцесса обезболивается.
Во время процедуры хирург разрезает абсцесс, чтобы дать гною вытечь. Они также могут взять образец гноя для анализа.
После удаления всего гноя хирург очистит отверстие, оставшееся от абсцесса, стерильным физиологическим раствором (солевым раствором).
Абсцесс останется открытым, но на него будет наложена повязка для ран, чтобы гной мог легко стекать. Если абсцесс глубокий, внутрь раны можно поместить антисептическую повязку (марлевый фитиль), чтобы она оставалась открытой.
После процедуры может остаться небольшой шрам.
Внутренние абсцессы
Гной обычно необходимо удалить из внутреннего абсцесса либо с помощью иглы, вводимой через кожу (чрескожный дренаж абсцесса), либо хирургическим путем.
Используемый метод будет зависеть от размера абсцесса и его расположения в организме.
Обычно одновременно вводят антибиотики, чтобы убить инфекцию и предотвратить ее распространение.Их можно вводить в виде таблеток или непосредственно в вену (внутривенно).
Дренаж чрескожный
Если внутренний абсцесс небольшой, ваш хирург может дренировать его с помощью тонкой иглы. В зависимости от местоположения абсцесса это может быть выполнено под местной или общей анестезией.
Хирург может использовать ультразвуковое сканирование или компьютерную томографию, чтобы направить иглу в нужное место.
После обнаружения абсцесса хирург сливает гной с помощью иглы.Они могут сделать небольшой разрез на коже над абсцессом, а затем вставить в него тонкую пластиковую трубку, называемую дренажным катетером.
Катетер позволяет гною стекать в мешок, и его, возможно, придется оставить на месте на срок до недели.
Эта процедура может быть проведена как дневная процедура, что означает, что вы сможете отправиться домой в тот же день, хотя некоторым людям придется оставаться в больнице на несколько дней.
Как и в случае разреза и дренирования кожных абсцессов, чрескожный дренаж может оставить небольшой рубец.
Хирургия
Вам может потребоваться операция, если:
- Ваш внутренний абсцесс слишком велик для дренирования иглой
- игла не может безопасно попасть в абсцесс
- не помог удалить весь гной
Дренаж иглы
Тип операции, которую вам предстоит сделать, будет зависеть от типа вашего внутреннего абсцесса и от того, где он находится в вашем теле. Как правило, для этого нужно сделать больший разрез на коже, чтобы вымыть гной.
Последняя проверка страницы: 4 ноября 2019 г.
Срок следующего рассмотрения: 4 ноября 2022 г.
(PDF) Поствакцинальные абсцессы, требующие хирургического дренирования, в специализированной детской больнице в Сингапуре
146 N.W.H.Tan et al. / Абсцессы после вакцинации
удерживание иглы через резиновую перегородку
многодозового (10-дозного) флакона вакцины DTwP. Этот процесс
позволит переносимым по воздуху организмам заразить остаточную вакцину в игле, которая может быть введена во флакон
или удалена со следующей дозой вакцины
.Было обнаружено, что 8,6 микроорганизмов
заразили бы стержень иглы, оставленный во флаконе с вакциной
за 100 часов воздействия вакцины на комнатный воздух. Другие
факторов, способствующих развитию абсцессов
после иммунизации, включают медсестры, которые не мыли руки
перед введением вакцины и не очищали место инъекции
.
Совсем недавно Tang et al. [10] сообщили об исключении
тяжелых инфекций внебольничными
метициллин-резистентными S.aureus (CA-MRSA) в мае
2006 во Вьетнаме после вакцинации против эпидемического паротита —
вакцины против кори и краснухи (шесть случаев), вакцины против гепатита B
,
(два случая) и вакцины против ветряной оспы (один случай). Из
девяти пострадавших детей восемь были вакцинированы
тем же медицинским работником, у которого в носу и горле был тот же штамм
CA-MRSA, что и у
четырех детей. У девяти детей были AEFI,
от гнойных абсцессов, некротического фасциита
до синдрома фатального токсического шока.Отсутствие инфекционного кон-
трол было замешано в качестве причины вспышки, в том числе-
отсутствие средств для мытья рук, ношение одной перчатки
, смена перчатки только после иммунизации трех
шести детей и отказ от мытья рук или дезинфекция
рук между вакцинациями каждого ребенка.
медперсонала, занимавшиеся вопросами здравоохранения, также сообщили о симптомах обычной простуды за несколько дней до вспышки. Это могло привести к загрязнению поверхности кожи
детей после дезинфекции или заражению иглы
во время приготовления вакцины из-за выделения CA-MRSA
в виде аэрозоля.
Другие организмы, культивируемые из абсцессов после
внутримышечных инъекций, включают Clostridium [11]. Насколько нам известно,
, наше исследование является первым из
, сообщающим о гнойных абсцессах после введения вакцины 5-в-1
.
Не все абсцессы, связанные с вакцинацией, имеют инфекционную
этиологию. Rennels et al. [12] обнаружили, что бустерная доза вакцины DTaP
сама по себе может вызвать опухоль всей конечности
, которая может быть связана с болью и покраснением.Church и Richards опубликовали клинический случай
ребенка с рецидивирующим образованием абсцесса после иммунизации вакциной DTwP
, которая оказалась реакцией повышенной чувствительности замедленного типа к столбнячному анатоксину [13]. Lehman
et al. [14] также описали 27-месячную девочку с ре-
текущих стерильных абсцессов из-за замедленной гиперчувствительности
tyto aluminium после плановой иммунизации детей. Тимеросал, формальдегид, 2-феноксиэтанол
и неомициновые адъюванты вакцины также упоминались в литературе как причина реакций гиперчувствительности замедленного типа
[15].
5. Заключение
Формирование глубокого внутримышечного гнойного абсцесса — это
известное, но редкое нежелательное явление, связанное с грамматической ошибкой вакцинации pro-
(из-за технических ошибок
при вакцинации, обработке и введении) [16,
17 ]. Обычно это указывает на бактериальное заражение
вакцины или нестерильной инъекции. Стратегии предотвращения
включают строгое соблюдение мер контроля за инфекцией во время иммунизации, а также, если возможно, предотвращение использования многодозовых флаконов вакцины.
Медицинский персонал должен знать об этом соответствии
катион и иметь высокий индекс подозрительности, особенно у
детей, которые проявляются опухолью конечностей, с лихорадкой
или без нее и с недавней вакцинацией в
та же конечность.
Диагноз глубокого внутримышечного абсцесса может быть затруднен только по клиническим причинам. В сомнительных случаях рекомендуется ультразвуковое исследование. Fur-
thermore, ультразвук — это неинвазивное и относительно дешевое обследование
, которое легко доступно в большинстве цен-
.Ультразвук также позволяет избежать риска, связанного с анестезией
и хирургическим разрезом, когда нет абсцесса
.
Родители и опекуны также должны быть осведомлены о
симптомах и признаках, которые могут указывать на формирование абсцесса,
, чтобы можно было быстро поставить диагноз и назначить
частное лечение. Медицинским работникам
всем рекомендуется сообщать обо всех ПППИ, в том числе о пропусках,
, чтобы можно было предпринять соответствующие действия и профилактические меры.Регулярная отчетность
также повысит точность оценок заболеваемости ПППИ,
и позволит отслеживать частоту с течением времени.
Ссылки
[1] Health Facts Singapore. Иммунизация детей 2008 г. Мин-
министерство здравоохранения, Сингапур. (http://www.moh.gov.sg/mohcorp/
statistics.aspx? id = 5970).
[2] W. Zhou, V. Pool, JKIskander et al., Надзор за безопасностью
после иммунизации: Система оповещения о побочных действиях вакцины
(VAERS) — США, 1991–2001 гг., MMWR Surveill Summ
52 (2003 г.) ), 1–24.
[3] К.С. Коль, Л. Болл, Дж. Гидуду и др., Абсцесс в месте инъекции:
Определение случая
и рекомендации по сбору, анализу и представлению данных по безопасности иммунизации
, Вакцина 25 (2007),
5821–5838.
Абсцессы от внутривенного (в / в) употребления наркотиков
Надежное содержимое
Введение наркотика непосредственно в вену, известное как внутривенное (IV) употребление наркотиков, очень опасно и подвергает пользователя воздействию болезнетворных бактерий, которые могут привести к абсцессу.Абсцессы — одна из самых распространенных инфекций кожи и мягких тканей, от которых страдают потребители инъекционных наркотиков.
Что такое абсцесс?
Абсцесс — это очаг инфицированной ткани, содержащий гной. Эта инфекция может возникать внутри кожи (кожный) или под поверхностью (подкожно). Инфекция развивается, когда ваше тело пытается бороться с чужеродным микробом, например, с бактериями. Хотя некоторые абсцессы возникают практически сразу, большинству требуется от двух до пяти дней.
Управление Организации Объединенных Наций по наркотикам и преступности (УНП ООН) подробно описывает, как развивается абсцесс:
- Зараженная ткань напоминает фурункул
- Лейкоциты перемещаются в эту область для борьбы с инфекцией
- По мере роста инфекции в инфицированных тканях может образовываться гной.
- Гной и инфекция окружают источник инфекции, такой как рана и / или бактерии
- Если инфекцию не лечить, она может прорезаться через кожу в виде язвы
Бактерии Staphylococcus aureus являются основной причиной инфекций кожи и мягких тканей, согласно данным Министерства здравоохранения Миннесоты.Инфекцию, вызванную этими бактериями, часто называют инфекцией стафилококка.
Признаки абсцесса
Есть два типа абсцессов: взрывающиеся и взрывающиеся. При взрывающемся абсцессе инфекция прорывается через кожу и становится видимой в виде открытой раны. При взрыве инфекция и гной остаются под кожей, распространяясь наружу от зараженного участка
Признаки абсцесса могут включать:
- Лихорадка или озноб
- Увеличение лимфатических узлов
- Жесткость под кожей
- Боль
- Покраснение и тепло
- Набухание
- Нежность
- Неприятный запах
Если к язве приложить давление или ударить по ней, жидкость может вытечь, очиститься на ранних стадиях и сочиться гноем по мере роста инфекции.
Если у вас действительно образовался абсцесс, не игнорируйте его и не пытайтесь лечить самостоятельно. Поступая так, вы подвергаетесь опасности возникновения множества рисков.
Представляем
виртуальный уход
Пройдите курс лечения, когда
и сколько вам нужно.
Как внутривенное употребление наркотиков вызывает абсцессы?
Антисанитарные и небезопасные инъекции являются основными причинами, по которым злоупотребление наркотиками внутривенно передается и вызывает так много заболеваний и медицинских осложнений.
Неправильное обращение с иглами и шприцами и их чистка могут привести к заражению:
- Общие иглы: Совместное использование игл резко увеличивает риск заболеваний, передающихся через кровь.Хотя наибольшую опасность представляют ВИЧ / СПИД и гепатиты B и C, такая практика может привести к абсцессам.
- Старые иглы: Использование тупых игл приводит к большему повреждению места инъекции, что делает его более восприимчивым к инфекции.
- Нечистые иглы: Грязные иглы размножают бактерии и другие микробы. Некоторые люди облизывают иглы перед инъекцией, попадая на иглу оральными бактериями.
Факторы риска
Некоторые исследования утверждают, что бактерии на коже больше связаны с инфекцией, чем общие иглы.Наша кожа содержит полезные и вредные бактерии. Когда вы делаете инъекцию, игла втягивает вредные бактерии в тело и в вену.
Многие люди также не очищают место укола должным образом (или не вылизывают его для этого). Нечистое место инъекции увеличивает риск попадания на него бактерий, образующих абсцесс. Некоторые люди могут также вводить инъекции в открытую рану. Это делает уже поврежденный участок еще более подверженным заражению.
Nursing Times отмечает, что, когда вены у потребителей инъекционных наркотиков становятся слишком поврежденными, «потребители могут прибегать к инъекциям подкожно или внутримышечно (вздрагивание кожи), что, как было показано, имеет прямую связь с развитием абсцессов.”
Выбранный препарат также является фактором риска. Кокаин затрудняет приток крови к тканям, что позволяет инфекции легко распространиться. Было обнаружено, что из-за большого количества примесей героин черной смолы также вызывает инфекции.
Скомпрометированная иммунная система усложняет любой из этих факторов. Цель нашей иммунной системы — бороться с инфекцией. Хроническое употребление наркотиков резко ослабляет иммунную систему человека, в результате чего организму становится труднее защитить себя от этого риска.
Осложнения абсцессов
Бактерии, образующие абсцесс, могут перемещаться по вашему телу, вызывая другие осложнения и инфекции, например:
- Ампутация: , если инфекция станет слишком серьезной и не исчезнет без лечения, личинки могут начать заселять рану. После этого может начаться гангрена (разновидность гибели тканей), которая приведет к ампутации.
- Хронические абсцессы: у потребителей инъекционных наркотиков в возрасте 10 и более лет могут развиться рецидивы абсцессов.
- Сепсис: Сепсис, или «заражение крови», возникает, когда бактерии и инфекция попадают в кровь. Попав в кровь, инфекция может распространиться на другие части тела. Если игнорировать, инфекция может перейти с кожи человека в кровь (сепсис) и в конечном итоге заразить его сердце (эндокардит).
Дополнительные риски включают:
- Абсцесс головного или спинного мозга
- Инфекция суставов или костей
- Некротический фасциит («плотоядные бактерии»)
- Псевдоаневризма
- Токсины, продуцируемые некоторыми бактериями
- Рана ботулизма
Если эти состояния не лечить должным образом, человек может заболеть смертельным исходом.
Лечение абсцессов от внутривенного употребления наркотиков
Если у вас образовался абсцесс, вам необходимо как можно скорее обратиться за медицинской помощью. Как и при других инфекциях, для лечения болезнетворных бактерий будут использоваться антибиотики. Гной может вызвать распространение инфекции, поэтому его необходимо удалить. Для извлечения гноя из раны можно использовать иглу или разрез.
В некоторых случаях может быть вставлен слив для слива жидкости. Рана также будет очищена, перевязана и обследована до полного заживления.Тяжелые абсцессы и определенные осложнения могут потребовать хирургического вмешательства или других медицинских процедур.
Любое неблагоприятное воздействие на здоровье, болезнь или болезнь, вызванные злоупотреблением наркотиками, можно предотвратить, включая абсцессы. Трезвость гарантирует вашу защиту от этих рисков.
Источники статей
.

 Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса.
Факторами развития постинъекционных осложнений служат несоблюдение правил асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость разных лекарственных средств. Одним из последствий неправильной техники может стать повреждение сосудов различного диаметра иглой. Сгустки крови являются субстратом для размножения микроорганизмов и формирования постинъекционного абсцесса. Форма гнойной полости овальная. Ее наибольший радиус расположен параллельно оси тела. УЗИ мягких тканей позволяет разграничить инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявить затеки и «карманы», которые могут остаться незамеченными в ходе хирургической операции.
Форма гнойной полости овальная. Ее наибольший радиус расположен параллельно оси тела. УЗИ мягких тканей позволяет разграничить инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявить затеки и «карманы», которые могут остаться незамеченными в ходе хирургической операции.