#БудниГКБ15 #15vsCOVID 20 ДНЕЙ НА АППАРАТЕ ИВЛ! -Наши новости
#БудниГКБ15 #15vsCOVID 20 ДНЕЙ НА АППАРАТЕ ИВЛ!
Иногда судьба дарит человеку еще один день рождения. Так случилось с пациенткой А., 56 лет. Она была доставлена в Городскую клиническую больницу № 15 имени О.М. Филатова 11.04. бригадой скорой помощи с жалобами на повышение температуры тела до 38 с., одышку, кашель. Резкое ухудшение состояния заставило госпитализировать ее в отделение анестезиологии и реанимации.
Состояние ее было крайне тяжелым: артериальное давление поднялось до 230 /90 мм. рт. ст., чистота сердечных сокращений – 120 ударов в минуту, сатурация (насыщение крови кислородом) – 66 проц. Компьютерная томография подтвердила двухстороннюю полисегминтарную пневмонию, мазок на COVID дал положительный результат. Немедленно была начата интенсивная терапия, предоставлена кислородная поддержка, но состояние прогрессивно ухудшалось. Не оставалось ничего делать, как выполнить трахеостомию и перевести больную на искусственную вентиляцию легких. Кроме того, состояние больной усугублялось тяжелыми сопутствующими заболеваниями: сахарным диабетом, гипертонической болезнью.
Болезнь наступала. Развилась острая почечная недостаточность, отмечались электролитные нарушения, анурия (отсутствие поступления мочи в мочевой пузырь) что потребовало по жизненным показаниям проведения процедур заместительной почечной терапии (гемодиализ). Борьба за жизнь больной продолжалась 20 дней. Сделано было все возможное, чтобы помочь ей победить болезнь. Через 20 дней болезнь, усилиями врачей, отступила. С 04.05. отмечена значительная положительная динамика по анализам, и по результатам компьютерной томографии, восстановился диурез. Реаниматологи удалили трахеостому, смогли снять больную с аппарата ИВЛ и перевести в клиническое отделение.
Уточним, что по российским данным процент выживших пациентов после искусственной вентиляции легких составляет не более 13,6%. То есть каждая такая победа свидетельствует о том, как важно действовать уверенно и профессионально, чтобы спасти человека.
Непрямой массаж сердца и искусственная вентиляция легких
- Главная
- Непрямой массаж сердца и искусственная вентиляция легких
ПРАВИЛА ПРОВЕДЕНИЯ НЕПPЯМОГО МАССАЖА СЕPДЦА
И БЕЗВЕНТИЛЯЦИОННОГО ВАРИАНТА РЕАНИМАЦИИ
Запомни! Приоритет действий — сначала непрямой массаж сердца, и уже потом, по возможности, вдох искусственного дыхания. Более того, если выделения изо рта умирающего представляют угрозу инфицирования или отравления ядовитыми газами, то следует ограничиться только проведением непрямого массажа сердца (безвентиляционным вариантом реанимации).
При каждом продавливании грудной клетки на 3-5 см во время проведения непрямого массажа сердца из легких, выбрасывается до 300-500 мл воздуха.
После прекращения компрессии, грудная клетка возвращается в исходное положение, и в легкие всасывается тот же объем воздуха. Происходит активный выдох и пассивный вдох.
Запомни! Твои руки при проведении непрямого массажа сердца -это не только сердце, но и легкие пострадавшего.
Правило первое
Если пострадавший лежит на земле, следует обязательно встать перед ним на колени. При этом неважно с какой стороны ты к нему подойдешь. Однако для правшей, будет сподручнее наносить прекардиальный удар, если пострадавший окажется со стороны их правой руки.
Правило второе
Чтобы непрямой массаж сердца был эффективным, его необходимо проводить на ровной жесткой поверхности.
Правило третье
Расположить основание правой ладони выше мечевидного отростка так, чтобы большой палец был направлен на подбородок или живот пострадавшей. Левую ладонь расположить на ладони правой руки.
Правило четвертое
Переместить центр тяжести на грудину пострадавшей и проводить непрямой массаж сердца прямыми руками. Это позволит сохранить силы на максимально длительное время. Сгибать руки в локтях при проведении непрямого массажа сердца равносильно выполнению физического упражнения «отжимание от пола». Если учесть, что при ритме 60–100 надавливаний в минуту требуется проводить реанимацию не менее 30 минут даже в случае ее неэффективности (именно по истечении этого времени отчетливо проявятся признаки биологической смерти), то сделать 2000 отжиманий от пола не по силам даже олимпийскому чемпиону по гимнастике.
Это позволит сохранить силы на максимально длительное время. Сгибать руки в локтях при проведении непрямого массажа сердца равносильно выполнению физического упражнения «отжимание от пола». Если учесть, что при ритме 60–100 надавливаний в минуту требуется проводить реанимацию не менее 30 минут даже в случае ее неэффективности (именно по истечении этого времени отчетливо проявятся признаки биологической смерти), то сделать 2000 отжиманий от пола не по силам даже олимпийскому чемпиону по гимнастике.
Запомни! Детям непрямой массаж сердца можно проводить одной рукой, а новорожденному — двумя пальцами.
Правило пятое
Продавливать грудную клетку не менее чем на 3-5 см с частотой 60-100 раз в минуту, в зависимости от упругости грудной клетки.
Запомни! Твоя ладонь не должна расставаться с грудиной пострадавшего.
Правило шестое
Начинать очередное надавливание на грудную клетку можно только после её полного возвращения в исходное положение. Если не дождаться, пока грудина вернется в исходное положение, и оторвать от нее руки, то следующий толчок превратится в чудовищный удар.
Запомни! В случаях перелома ребер, ни в коем случае нельзя прекращать непрямой массаж сердца. Следует лишь уредить частоту нажатий, чтобы дать возможность грудной клетке вернуться в исходное положение, но обязательно сохранить прежнюю глубину нажатий.
Правило седьмое
Оптимальное соотношение надавливаний на грудную клетку и вдохов искусственной вентиляции легких —30:2, независимо от количества участников. При каждом надавливании на грудную клетку происходит активный выдох, а при ее возвращении в исходное положение — пассивный вдох. Таким образом в легкие поступают новые порции воздуха, достаточные для насыщения крови кислородом.
Запомни! При проведении реанимации приоритет следует отдавать непрямому массажу сердца, а не вдохам ИВЛ.
Недопустимо!
Прекращать непрямой массаж сердца даже при отсутствии признаков его эффективности
до появления признаков биологической смерти.
ИСКУССТВЕННАЯ ВЕНТИЛЯЦИЯ ЛЕГКИХ (ИВЛ)
И ПРОБЛЕМЫ СОБСТВЕННОЙ БЕЗОПАСНОСТИ
Запомни! Прежде чем приступить к проведению искусственной вентиляции легких следует подумать о собственной безопасности.
Если, лежащий без признаков жизни пострадавший, представляет угрозу заражения различными инфекционными или венерическими заболеваниями (он просто тебе не знаком), или выделения и запах из его рта вызывают отвращение и брезгливость, а под руками нет защитной пластиковой маски, то не надо идти против инстинкта самосохранения и приступать к искусственному дыханию способом «изо рта в рот». В этом случае можно будет ограничиться проведением только непрямого массажа сердца.
Таким образом, в легкие поступают новые порции воздуха, достаточные для насыщения крови кислородом. К тому же, следует учесть, что последний рекород книги Гиннеса по длительности пребывания под водой превышает 20 минут.
Запомни! В первые 10-15 минут остановки сердца запасы кислорода в организме достаточны, чтобы сохранять жизнеспособность коры головного мозга при выполнении непрямого массажа сердца.
Назначение искусственной вентиляции легких, как раз в обратном. Пострадавшему, находящемуся в состоянии клинической смерти при проведении реанимации необходим не столько кислород, сколько углекислый газ для стимуляции дыхательного центра, который в избытке содержится в выдохе спасателя.
Запомни! Если чувство брезгливости не позволяет тебе приступить к ИВЛ способом «изо рта в рот», следует продолжать непрямой массаж сердца и тем самым сохранять значительные шансы на спасение.
Другая проблема, которая возникает при проведении искуственной вентиляции легких — это освобождение проходимости дыхательных путей. У пострадавшего в положении «лежа на спине» происходит западение языка. Для освобождения дыхательных путей следует запрокинуть голову пострадавшего — тогда задняя стенка глотки отойдет от запавшего языка, что обеспечит прохождение воздуха в легкие.
Широко распространенное мнение, что нельзя запрокидывать голову пострадавшего при подозрении на повреждение шейного отдела позвоночника, а можно использовать только приемы выдвижения нижней челюсти, полностью опровергнуто исследованиями последних лет. Напротив, именно выдвижение нижней челюсти (тройной прием Сафара) гораздо опаснее, чем запрокидывание головы в случаях повреждения первых двух шейных позвонков при неудачном нырянии на мелководье, при ударах сзади и в случаях повешения.
Запомни! Запрокидывание головы пострадавшего является самым простым, эффективным и безопасным способом освобождения дыхательных путей для проведения ИВЛ способом «изо рта в рот».
ПРАВИЛА ПРОВЕДЕНИЯ ВДОХА ИВЛ
СПОСОБОМ «ИЗО РТА В РОТ»
Запомни! Искусственная вентиляция легких повышает эффективность реанимации, ноесли ты не можешь преодолеть чувство отвращения и брезгливость, то пожалуйста, продолжай непрямой массаж сердца и не упускай шанс на спасение.
Правило первое
Правой рукой обхватить подбородок так, чтобы пальцы, расположенные на нижней челюсти и щеках пострадавшей, смогли разжать и раздвинуть ее губы.
Запомни! Нет необходимости разжимать челюсти пострадавшей, так как зубы не препятствуют прохождению воздуха. Достаточно разжать только губы.
Правило второе
Обязательно левой рукой зажать нос.
Запомни! Если не зажать нос пострадавшей, то воздух при вдохе выйдет наружу.
Правило третье
Обязательно запрокинуть голову пострадавшей и удерживать её голову в таком положении до окончания проведения вдоха.
Запомни! Наиболее частая причина неудачи — недостаточное запрокидывание головы. В этом случае следует изменить положение головы пострадавшей и сделать повторный вдох.
Правило четвертое
Плотно прижаться губами к губам пострадавшей и сделать в неё выдох. Если под пальцами почувствуется раздувание щек, то можно сделать безошибочный вывод о неэффективности попытки вдоха ИВЛ.
Запомни! Плотно прижавшись губами ко рту пострадавшей, нереально увидеть подъем грудной клетки, который является достоверным признаком эффективного вдоха ИВЛ.
Однако, очевидцам и помощникам прекрасно виден подъем грудной клетки пострадавшей при каждом эффективном вдохе ИВЛ.
Правило пятое
Если первая попытка вдоха ИВЛ оказалась неудачной, следует увеличить угол запрокидывания головы, зажать нос пострадавшей и сделать повторную попытку.
Правило шестое
Если вторая попытка вдоха ИВЛ оказалась неудачной, то необходимо сделать 30 надавливаний на грудину, повернуть пострадавшую на живот, очистить пальцами ротовую полость. Затем сделать 30 надавливаний на грудину, и только затем сделать вдох ИВЛ.
Недопустимо!
Делать три вдоха ИВЛ подряд из-за большой паузы в надавливаниях непрмого массажа сердца.
Широкий спектр услуг автошколы
Автошкола Норд Лада предоставляют услуги не только по обучению вождению, но и содействуют в оформлении необходимых документов
Близость автошколы к дому.
Если Вы проживаете в Ленинском и Октябрьском Округе Мурманска, и желаете получить водительские права, и научиться вождению автомобиля, то наиболее приемлемым вариантом для вас будет обучение в нашей автошколе (г.Мурманска).
Удобное время обучения
Для работающих людей имеется группа выходного дня. Также, при желании, вы имеете возможность обучаться в будни по вечерам в автошколе Норд Лада (г.Мурманска).
- Оплата обучения в рассрочку
- Учебные классы, оборудованные наглядными пособиями по теории вождения и устройству автомобиля
- Практические занятия с инструктором по вождению проводятся с 9 до 21.

- Теоретические занятия в вечернее время
- Организованная сдача экзаменов в ГИБДД на автомобилях нашей автошколы
- Ксерокопия паспорта (фотография, прописка), можно сделать в автошколе
- Медицинская справка
Мурманск, ул Полярной Правды д.6
напротив гостиницы»Моряк» (с 16 до 19 часов)
Телефон:
+7 (815 2) 27-73-29
+7 (815 2) 75-03-84
+7 (951) 296-03-26
Сайт: nord-lada.ru
Эл. почта: [email protected]
ИНН 5190030137
КПП 519001001
ОГРН 1145190001373
Правило проведения реанимационных мероприятий, Обеспечение проводимости дыхательных путей, оценка самостоятельного дыхания
Обеспечение проводимости дыхательных путей, оценка самостоятельного дыхания
I. Пострадавшего нужно ровно уложить на спину на твердую плоскую поверхность. При этом поворачивать его нужно «как единое целое», не допуская перемещения частей тела относительно друг друга или их вращения.
II. Освободить рот от жидкого содержимого (указательным и средним пальцами, обернутыми в кусок ткани) и твердых инородных тел (согнутым указательным пальцем). Затем обеспечить проходимость верхних дыхательных путей — запрокинув голову и подняв подбородок или выдвинув вперед нижнюю челюсть. Если есть подозрение на травму головы или шеи, выполняется только выдвижение нижней челюсти вперед.
Если есть подозрение на травму головы или шеи, выполняется только выдвижение нижней челюсти вперед.
III. Приложить ухо ко рту и носу пострадавшего и оценить движения грудной клетки при вдохе и выдохе, наличие шума выдыхаемого воздуха и ощущение от движения воздуха (оценка должна занимать не более 10 секунд).
IV. Если после обеспечения проходимости дыхательных путей восстанавливается дыхание и есть признаки кровообращения, пострадавшего нужно повернуть на бок и положить голову таким образом, чтобы жидкость могла свободно вытекать изо рта.
Если дыхание отсутствует, следует начать следующий этап — проведение искусственного дыхания. При отсутствии специального оборудования , наиболее эффективным является дыхание «рот в рот», которое проводят сразу после обеспечения проходимости дыхательных путей.
Главный недостаток этого метода заключается в наличии психологического барьера — тяжело заставить себя дышать в рот или в нос другому, порой чужому и незнакомому человеку, особенно если предварительно у того возникла рвота.
Левой рукой придерживая голову пострадавшего в запрокинутом положении, одновременно прикрывают пальцами носовые ходы, для обеспечения герметичности. Далее нужно сделать глубокий вдох, обхватив губами рот пострадавшего, и произвести вдувание. Рот предварительно с гигиенической целью накрыть любой чистой материей.
Данную процедуру следует повторять с частотой 18-20 дыхательных циклов в минуту (один- два вдоха, каждые 5-6 секунд). Пассивный выдох должен быть полным (время не имеет значения), очередное вдувание воздуха можно делать, когда опустилась грудная клетка.
Основным критерием эффективности искусственного дыхания являются движения грудной клетки при вдохе и выдохе, шум выдыхаемого воздуха и ощущение его движения. Если этого не наблюдается, следует повторно очистить дыхательные пути, а также убедиться в отсутствии обструкции (например, инородным телом) на уровне гортани.
При появлении признаков самостоятельного дыхания у пострадавшего искусственную вентиляцию легких сразу не прекращают, ее продолжают до тех пор, пока число самостоятельных вдохов не будет соответствовать 12-16 в минуту.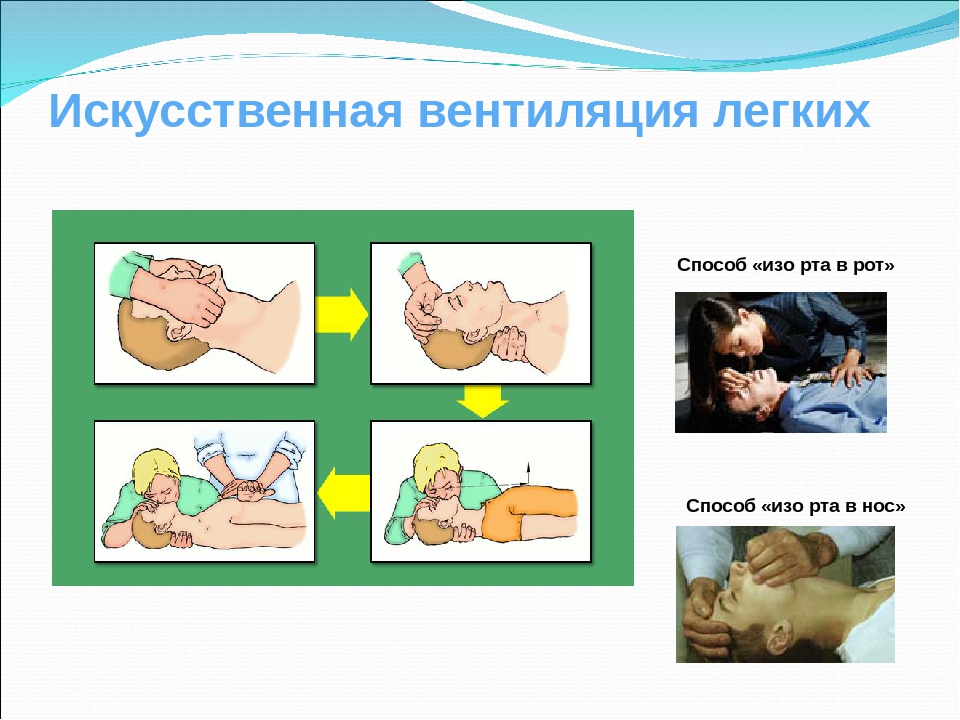 При этом по возможности синхронизируют ритм вдохов с восстанавливающимся дыханием у пострадавшего.
При этом по возможности синхронизируют ритм вдохов с восстанавливающимся дыханием у пострадавшего.
Оценка кровообращения
Проводится параллельно искусственному дыханию — нужно определить пульсацию на сонной или бедренной артериях. Проще и лучше на сонной — легкое прижатие двумя или тремя пальцами в ямке между боковой поверхностью гортани и мышечным валиком на боковой поверхности шеи.
Непрофессиональным спасателям, кроме того, рекомендуется дополнительно руководствоваться косвенными признаками — дыханием, кашлем, движениями пострадавшего в ответ на искусственное дыхание (оценка должна занимать не более 10-15 секунд).
Убедившись в отсутствии у пациента сердечной деятельности, необходимо приступать к проведению непрямого (закрытого) массажа сердца
Руки спасателя располагаются на грудине пострадавшего на 2-3 см выше мечевидного отростка — часть грудины, расположенная ниже места прикрепления к ней хрящей Х ребер. Кисти рук кладут одна на другой («в замок») в нижней трети грудины.
Перед началом компрессий грудной клетки следует провести 2-3 интенсивных вдувания воздуха в легкие пострадавшего и нанести удар кулаком в область проекции сердца (прекордиальный удар). Этого иногда бывает достаточно, чтобы сердце вновь «заработало», при этом «лупить со всей силы» по грудине не нужно и опасно, этим вы вполне можете сломать человеку ребра.
После этого начинают компрессионные сжатия грудной клетки в переднезаднем направлении на 2,5-5 см с частотой 80-100 раз в минуту.
Усилия прилагаются строго вертикально на нижнюю треть грудины при помощи скрещенных запястий распрямленных в локтях рук, не касаясь пальцами грудной клетки. Сжатие и прекращение сдавления должны занимать равное время, при прекращении сдавления руки от грудной клетки не отрываются.
Одновременное проведение искусственного дыхания и закрытого массажа сердца
Если при первом осмотре самостоятельное дыхание отсутствует, сначала производятся два вдоха, одновременно оценивается их эффективность.
Затем, если реанимацию проводит один человек, 30 нажатий на грудную клетку нужно чередовать с двумя вдохами, если двое — 15 нажатий на грудную клетку, чередовать с двумя вдохами, прекращая непрямой массаж сердца на 1-2 секунды при вдувании воздуха в легкие.
Дыхание «рот в рот» представляет опасность для спасателя и может вызвать его инфицирование. Считается, что непрямой массаж сердца можно проводить и без искусственной вентиляции легких — если нет специальных приспособлений для проведения искусственного дыхания: мешка Амбу, аппарата ИВЛ и т.д. Однако такая методика менее эффективна, и если есть возможность, все же следует остановиться на искусственном дыхании.
Контроль состояния пострадавшего в ходе проведения реанимации
После каждых 4 циклов искусственного дыхания и сжатия грудной клетки, нужно проверять пульс на сонной артерии (в течение 3-5 секунд). Если пульс появился, непрямой массаж сердца следует прекратить и оценить самостоятельное дыхание.
Если оно отсутствует, нужно продолжать искусственное дыхание при одновременном определении пульсации на сонной артерии после каждых 10 вдуваний воздуха в легкие.
При восстановлении самостоятельного дыхания и отсутствии сознания необходимо поддерживать проходимость верхних дыхательных путей и тщательно контролировать наличие дыхания и пульсации на сонной артерии до приезда реанимационной бригады.
Необратимые изменения в головном мозге возникают спустя 5-7 минут с момента остановки кровообращения, именно поэтому ранняя помощь и начало реанимационных мероприятий имеет огромное значение. Отказ от применения реанимационных мероприятий или их прекращение допустимы только при констатации биологической смерти или признании этих мер абсолютно бесперспективными.
Параллельно с реанимационными действиями (не прерывая их) нужно вызвать бригаду скорой помощи и проводить диагностику состояния пострадавшего.
Как пользоваться мешком Амбу? – Блог и статьи о медицине и здоровье
Мешком Амбу в медицине называют специальное устройство ручного типа, необходимое для вентиляции легких пациента. Это одно из изделий, которые входят в базовый комплект каждого реанимобиля. Применение мешка Амбу позволяет обеспечить искусственную вентиляцию легких человеку, который не в состоянии дышать самостоятельно.
Это одно из изделий, которые входят в базовый комплект каждого реанимобиля. Применение мешка Амбу позволяет обеспечить искусственную вентиляцию легких человеку, который не в состоянии дышать самостоятельно.
Этот способ более гигиеничен и надежен, чем классическое дыхание «рот в рот». Алгоритм применения настолько элементарен, что использовать изделие можно, даже не являясь врачом-реаниматологом. Главное — быть хорошо знакомым с технологией оказания помощи.
Как устроен прибор
Устройство Амбу имеет элементарную конструкцию и состоит из трех элементов:
-
маска, -
клапан, -
воздушная сумка.
Маска прижимается непосредственно к лицу пациента. Она изготовлена из мягкой резины или нетоксичного силикона и должна обладать герметичностью. Обратный клапан обеспечивает непопадание воздуха из легких пациента обратно в мешок при выдохе. Наконец, сумка — это и есть сам вентиляционный мешок, который содержит воздух для наполнения легких.
Пошаговая инструкция по применению мешка Амбу
Первым делом необходимо подготовить все для начала реанимационных мероприятий. Пациента укладывают на твердое покрытие. Затем голову пациента необходимо запрокинуть, чтобы обеспечить беспрепятственный проход воздушных потоков. Перед началом мероприятия нужно очистить ротовую полость человека, нуждающегося в реанимации, от затрудняющих ход воздуха скоплений слизи, если таковые имеются.
Мешок для ручной ИВЛ с лицевой маской, гофрированной удлинительной трубкой и клипсой CO2, взрослый.
Далее соединить мешок и шланг с маской либо воздуховод. Позаботившись о том, чтобы не западал язык, прикладываем маску к лицу пострадавшего, герметично прижимаем ее к коже — большой палец у основания, остальные держат на подбородке. Начинаем ритмично сдавливать баллон с воздухом. Необходимо добиться частоты дыхания около восемнадцати раз в минуту. Во время накачивания важно держать под наблюдением грудную клетку — если она не двигается, то возможно, что:
Необходимо добиться частоты дыхания около восемнадцати раз в минуту. Во время накачивания важно держать под наблюдением грудную клетку — если она не двигается, то возможно, что:
-
устройство используется некорректно, -
изделие повреждено, -
в дыхательных путях или во рту имеется препятствие для воздуха (слизь, инородное тело), -
маска не имеет полного контакта с лицом.
Во время работы с баллоном необходимо периодически делать остановки для проведения ИВЛ. Помимо отслеживания движений грудной клетки, обязательно нужно следить за цветом губ, а также за конденсатом на внутренней стороне маски — его наличие означает, что у пациента появилось дыхание.
Результаты мероприятия
По успешному итогу вентиляции легких результатом становится восстановление кровотока. Если у пациента наличествуют пульсация на периферических и магистральных артерий, его транспортируют в реанимационное отделение для проведения остальных мероприятий, способствующих восстановлению функциональности.
Имея четкое понимание того, как использовать мешок Амбу, и зная пошаговый ход действий, помощь может оказать даже человек без медицинского образования. Качественные мешки Амбу обязаны входить в стандартное оснащение каждого реанимобиля. Onlymed.pro предоставляет изделия от ведущих мировых производителей, предназначенные для оптимизации труда медицинского персонала и улучшения качества жизни пациентов.
Правила проведения искусственной вентиляции легких
Способ искусственного дыхания «изо рта в рот» заключается в том, что оказывающий помощь производит выдох из своих легких в легкие пострадавшего через специальное приспособление – дыхательную трубку) или непосредственно в рот или в нос пострадавшего.
Этот способ является наиболее эффективным, поскольку количество воздуха, поступающего в легкие пострадавшего за один вдох, в 4 раза больше, чем при других способах искусственного дыхания. Кроме того, при применении данного способа искусственного дыхания обеспечивается возможность контролировать поступление воздуха в легкие пострадавшего по отчетливо видимому расширению грудной клетки после каждого вдувания воздуха и последующему спаданию грудной клетки после прекращения вдувания в результате пассивного выдоха воздуха через дыхательные пути наружу.
Кроме того, при применении данного способа искусственного дыхания обеспечивается возможность контролировать поступление воздуха в легкие пострадавшего по отчетливо видимому расширению грудной клетки после каждого вдувания воздуха и последующему спаданию грудной клетки после прекращения вдувания в результате пассивного выдоха воздуха через дыхательные пути наружу.
Для проведения искусственного дыхания пострадавшего следует уложить на спину, раскрыть ему рот и после удаления изо рта посторонних предметов и слизи (платком или концом рубашки) вложить в него трубку: взрослому – длинным концом, а ребенку (подростку) – коротким. При этом необходимо следить, чтобы язык пострадавшего не запал назад и не закрыл дыхательного пути и вставленная в рот трубка попала в дыхательное горло, а не в пищевод. Для предотвращения западания языка нижняя челюсть пострадавшего должна быть слегка выдвинута вперед.
Для раскрытия гортани следует запрокинуть голову пострадавшего назад, подложив под затылок одну руку, а второй рукой надавить на лоб пострадавшего так, чтобы подбородок оказался на одной линии с шеей. При таком положении головы просвет глотки и верхних дыхательных путей значительно расширяется и обеспечивается их полная проходимость, что является основным условием успеха искусственного дыхания по этому методу.
Для того чтобы выправить трубку во рту и направить ее в дыхательное горло, следует также слегка подвигать вверх и вниз нижнюю челюсть пострадавшего. Затем, встав на колени над головой пострадавшего, следует плотно прижать к его губам фланец дыхательной трубки, а большими пальцами обеих рук зажать пострадавшему нос, чтобы вдуваемый через приспособление воздух не выходил обратно, минуя легкие. Сразу после этого оказывающий помощь делает в трубку несколько сильных выдохов и продолжает их со скоростью около 10-12 выдохов в минуту (каждые 5-6 с) до полного восстановления дыхания пострадавшего или до прибытия врача.
Для обеспечения возможности свободного выхода воздуха из легких пострадавшего оказывающий помощь после каждого вдувания должен освободить рот и нос пострадавшего (не вынимая при этом изо рта пострадавшего трубки приспособления)..jpg) При каждом вдувании грудная клетка пострадавшего должна расширяться, а после освобождения рта и носа самостоятельно опускаться. Для обеспечения более глубокого выдоха можно легким нажимом на грудную клетку помочь выходу воздуха из легких пострадавшего.
При каждом вдувании грудная клетка пострадавшего должна расширяться, а после освобождения рта и носа самостоятельно опускаться. Для обеспечения более глубокого выдоха можно легким нажимом на грудную клетку помочь выходу воздуха из легких пострадавшего.
В процессе проведения искусственного дыхания оказывающий помощь должен следить за тем, чтобы вдуваемый им воздух попадал в легкие, а не в живот пострадавшего. При попадании воздуха в живот, что может быть обнаружено по отсутствию расширения грудной клетки и вздутию живота, необходимо быстро, нажав на верхнюю часть живота под диафрагмой, выпустить воздух и установить дыхательную трубку в нужное положение путем повторного перемещения вверх и вниз нижней челюсти пострадавшего. После этого следует быстро возобновить искусственное дыхание приведенным выше способом.
При отсутствии на месте происшествия необходимого приспособления следует быстро раскрыть у пострадавшего рот (приведенным выше способом), удалить из него посторонние предметы и слизь, запрокинуть ему голову и оттянуть нижнюю челюсть. После этого оказывающий помощь укладывает на рот пострадавшего марлю или платок, делает глубокий вдох и с силой выдыхает в рот пострадавшего. При вдувании воздуха оказывающий помощь плотно прижимает свой рот к лицу пострадавшего так, чтобы по возможности охватить своим ртом весь рот пострадавшего, а своим лицом зажать ему нос.
После этого спасающий откидывается назад и делает новый вдох. В этот период грудная клетка пострадавшего опускается и он произвольно делает пассивный выдох. При этом необходимо не сильно нажимать рукой на грудную клетку пострадавшего.
При возобновлении у пострадавшего самостоятельного дыхания некоторое время следует продолжать делать искусственное дыхание до полного приведения пострадавшего в сознание или до прибытия врача. В этом случае вдувание воздуха следует производить одновременно с началом собственного вдоха пострадавшего.
При проведении искусственного дыхания нельзя допускать охлаждения пострадавшего (не оставлять его на сырой земле, каменном, бетонном или металлическом полу). Под пострадавшего следует подстелить что-либо теплое, а сверху укрыть его.
Под пострадавшего следует подстелить что-либо теплое, а сверху укрыть его.
В ГУЗ «ГКБСМП № 25» прошла научно-практическая конференция «Актуальные представления о сердечно-легочной реанимации при неотложных и экстремальных состояниях».
22.03.2019
21.03.2019 года в конференц-зале ГУЗ «Городская клиническая больница скорой медицинской помощи 25» при поддержке ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России состоялась научно-практическая конференция для специалистов со средним медицинским образованием «Актуальные представления о сердечно-легочной реанимации при неотложных и экстремальных состояниях».
Организаторами конференции была подготовлена насыщенная программа. Основополагающие вопросы оказания неотложной помощи при развитии терминальных состояний, порядки и стандарты оказания сердечно-легочной реанимации детям и взрослой категории граждан были представлены доктором медицинских наук, доцентом, заведующим кафедрой Медицины катастроф ФГБОУ ВО ВолгГМУ Сергеем Викторовичем Поройским.
Сердечно-лёгочная реанимация (СЛР) – это неотложная медицинская процедура, направленная на восстановление жизнедеятельности организма и выведение его из состояния клинической смерти. Успех реанимационных мероприятий во многом зависит от времени, прошедшего с момента остановки кровообращения до начала реанимации. Базовая СЛР, проводимая в обычных условиях, может быть эффективной в том случае, если начата немедленно или в первые минуты после наступления остановки кровообращения. Основным принципом на всех этапах проведения сердечно-лёгочной реанимации является продление жизни, а не затягивание смерти.
Методы СЛР постоянно совершенствуются, поэтому медицинские работники всех специальностей должны получать непрерывную информацию о нововведениях в этой сфере.
В рамках конференции были рассмотрены рекомендации European Resuscitation Council 2015 года, современный алгоритм принятия решения о проведении базисной сердечно-лёгочной реанимации, основные правила и техника выполнения непрямого массажа сердца и искусственной вентиляции легких, особенности проведения разным возрастным категориям, ошибки при выполнении манипуляции.
У каждого участника конференции была возможность отработать навыки СЛР с фантомом под руководством сотрудников кафедры Медицины катастроф ВолгГМУ.
Многочисленные вопросы слушателей к докладчику свидетельствовали о значении обсуждаемых вопросов в реальной клинической практике.
По мнению участников, конференция прошла на очень высоком организационном уровне.
Задайте вопросы о компании C.P.R.
Каков процент сердечных сокращений во время СЛР
эффективность как насос?
Я слышал, что независимо от того, находится ли человек без сознания, вы
следует выполнить СЛР. Это правда? Когда не следует выполнять СЛР?
Это правда, что иногда человек может быть без сознания, а его сердце все еще бьется.
и они все еще могут дышать. Такая ситуация, например, может возникнуть у кого-то, кто
только что перенес тяжелый припадок.Если вы попытаетесь сделать такому человеку искусственное дыхание, он или она
наверное стонать и даже пытаться оттолкнуть вас. Это будет вашим ключом к пониманию того, что в СЛР не было необходимости. СЛР предназначена только для тех, у кого остановилось сердце и дыхание. Если
если пострадавший отодвигает или отталкивает вас, вам следует прекратить СЛР.
Что такое сердечно-легочная реанимация на двоих?
Соотношение компрессий грудной клетки и компрессии изо рта в рот такое же, как для СЛР для 2 человек, так и для 1
человек СЛР, а именно 30: 2.
Как выполнить СЛР человеку с трахеей
стома? Должен ли я
прикрыть рот или просто вдохнуть прямо в стому?
Существует два типа стом: одна соединяется с носом и ртом, а другая —
что не делает. Поскольку вы не знаете, с каким типом имеете дело, лучше всего ущипнуть
нос пострадавшего закрытым, рот оставьте закрытым и дышите прямо в
отверстие стомы.
Когда вы даете рот в рот, вы на самом деле
вдыхаете кислород в легкие жертвы или вы пытаетесь стимулировать дыхание с помощью
вдыхать углекислый газ в легкие?
Вы вдыхаете кислород в легкие. Ваш выдыхаемый воздух содержит 16% кислорода, который
почти 20% содержится в воздухе, которым вы дышите.
При выполнении СЛР, как узнать, что
это работает?
Вы можете сказать, поднимается ли грудь с помощью вентиляции.Трудно определить, есть ли грудь
сжатие приводит к импульсу. Делайте все, что в ваших силах, и не останавливайтесь.
Лучше провести неидеальную СЛР, чем вообще не проводить.
Если человек перенес операцию шунтирования, и ситуация
возникает, что они требуют СЛР, есть ли какие-то особые соображения, которые необходимо учесть?
Нет, СЛР следует проводить в обычном режиме.
Легче ли сломать полному?
ребра или
стройнее ребра при выполнении кпр?
Вес жертвы имеет мало общего с шансами сломать ребро, вместо этого
возраст жертвы, кажется, определяет хрупкость костей.
Могу ли я убить кого-нибудь, если я неправильно сделаю СЛР?
Нет. Помните, что человек с остановкой сердца уже клинически мертв. СЛР может только
помощь. Даже если это не будет сделано «безупречно», это, вероятно, даст некоторые
выгода для жертвы.
Что делать, если я сломаю ребро во время СЛР?
Часто ребра ломаются из-за давления, которое СЛР оказывает на грудину.
Некоторые исследования
цитируют, что до 30% жертв остановки сердца сломали ребра в результате
СЛР.Этот
случается чаще, чем старше пострадавший, так как хрящ меньше
совместимый и
кости легче раскалываются. Но помните, лучше иметь трещину
Но помните, лучше иметь трещину
ребро, чем быть мертвым.
Всегда ли СЛР спасает жизнь?
Нет, на самом деле, большинство случаев СЛР при остановке сердца безуспешны.
Какое положение восстановления?
Предполагая, что у человека есть пульс и он дышит, положение восстановления означает размещение
человек на его или ее стороне.Это позволяет человеку не подавиться слюной и помогает
держите дыхательные пути открытыми. Нижняя рука может быть поднята для поддержки головы.
Что делать для человека, который
случайно попал в разряд электричества?
Человек, пораженный электрическим током (при условии, что удар не сильно повредит тело)
часто умирает от сердца, переходящего в фибрилляцию желудочков. Такому человеку нужна сердечно-легочная реанимация и
это должно выполняться в обычном режиме.Если СЛР начинается быстро и если
Дефибриллятор прибывает быстро, у этого человека есть отличные шансы на выживание.
Я хочу знать, о чем сейчас учат
помощь жертве удушья. Я слышал противоречивую информацию об ударах в спину для взрослого.
Это все еще рекомендуется или не рекомендуется?
Первое действие, которое нужно предпринять взрослым и детям, — это маневр Геймлиха. Удары по спине — это первое, что нужно делать только детям в сознании.В процессе
при ударах спиной младенец должен находиться в положении лицом вниз с головой ниже, чем
тело.
Что делать, если пострадавшего рвет?
Рвота явно неприятная. Если это произойдет (а это может быть в одном из 20 случаев сердечного приступа).
арестовывает) просто поверните голову в сторону и вытрите рвоту как можно лучше
Палец.
Если у кого-то случился приступ астмы и он потерял сознание, что
должен делать человек? СЛР поможет?
Если кто-то теряет сознание от приступа астмы, это потому, что он или она не получает
достаточно кислорода. Это потому, что все маленькие дыхательные пути легких сузились и не
Это потому, что все маленькие дыхательные пути легких сузились и не
позволяя воздуху достигать воздушных мешков. Дыхание изо рта в рот может немного помочь.
Реальная необходимость в том, чтобы доставить этого человека в отделение неотложной помощи, чтобы пациент мог
получать лекарства и проводить экстренную эндотрахеальную интубацию (трубку в основных дыхательных путях).
Каковы некоторые из причин, по которым СЛР используется в
младенцы и дети?
Обычно СЛР у младенцев и детей выполняется при остановке дыхания, например тяжелой степени.
астма.Фибрилляция желудочков редко встречается у детей, но очень часто встречается у пожилых людей.
Что касается управления Геймлихом
Подвигайтесь к пострадавшему, пока он лежит, голова должна быть обращена вверх, например, когда
проведение СЛР (чтобы очистить дыхательные пути) или в сторону?
Голова жертвы должна быть обращена вверх, а жертва лежит на спине. Поскольку дыхательные пути
заблокирован, вам не следует тратить много времени на положение головы.Маневр Геймлиха
самое главное, что нужно сделать и разблокировать дыхательные пути
Что делать, если пострадавший носит зубные протезы?
Могу ли я заразиться СПИДом при проведении СЛР?
Могу ли я получить иск в случае проведения СЛР?
Теоретически можно, но ни разу не было успешных исков против
кто-то выполняет СЛР.
Защищает ли меня закон Доброго Самаритянина?
Да, если вы оказываете помощь, включая сердечно-легочную реанимацию, в случае неотложной медицинской помощи Законы доброго самаритянина
прикрыть вас.
Что такое агональное дыхание?
Когда сердце перестает биться при остановке сердца, дыхательный центр
в мозгу еще пару минут жив и вызовет
пострадавшего сделать несколько ненормальных вдохов. Эти ненормальные дыхания
Эти ненормальные дыхания
связанные с умиранием, называются агональным дыханием. Они могут появиться
как храп, задыхание или фырканье и исчезнет через пару
минут.Не позволяйте ненормальному дыханию помешать вам начать
CPR.
При остановке сердца и легких вне
больница, каковы статистические данные об успешном неосложненном выздоровлении? Также в этом
ситуация, сколько пациентов успешно реанимированы, но затем находятся в вегетативной
государственный?
Статистика зависит от региона. В Нью-Йорке или Чикаго выживание
процент (выписка живым из стационара) составляет 2 или 3%.В Сиэтле выживаемость составляет 20%.
в целом и 45% для фибрилляции желудочков. Менее 5% выписанных имеют тяжелые
неврологические повреждения. Более 60% возвращаются к своему прежнему психическому состоянию. Настойчивый
вегетативные состояния очень необычны.
Можно ли проводить СЛР собакам?
СЛР можно проводить на собаках. Для дыхания вам понадобится
держать рот и губы собаки закрытыми и дышать через нос.Полностью закройте нос собаки ртом, чтобы не допустить попадания воздуха.
утечка. Вы должны увидеть, как грудь поднимается, если вы делаете это правильно.
Чтобы сделать компрессию грудной клетки, вам может потребоваться нажимать из стороны в сторону
вместо того, чтобы прямо на грудь. Это особенно актуально для
воронко-грудные собаки. Частота дыхания до сжатия грудной клетки
такие же, как у людей. В общем, большинство случаев СЛР для
собаки будут вовлечены в несчастные случаи от вдыхания дыма или утопления.Респирации
действительно может спасти жизнь, особенно если у собаки сильно бьется сердце.
Как только сердце собаки перестанет биться, маловероятно, что сердечно-легочная реанимация
приносить пользу. Кстати, имя gingy в моем адресе для моего
Кстати, имя gingy в моем адресе для моего
13-летний золотистый ретривер.
Должен ли я остановиться, если во время СЛР человек двигается?
Да, если человек двигает руками или ногами, ему не требуется СЛР.
Когда мне следует прекратить СЛР?
Когда прибывает помощь или жертва начинает двигаться.
Какой шанс у человека (которому я делаю искусственное дыхание)
есть выжившие?
Если вы делаете сердечно-легочную реанимацию человеку, сердце которого перестало биться, вероятность 40%
человек будет жить, если в течение 10 минут прибудет дефибриллятор, чтобы шокировать сердце.
Что мне делать, если я один и не знаю СЛР?
Если вы один и не знаете, как сделать сердечно-легочную реанимацию, позвоните в службу 911 и спросите диспетчера службы экстренной помощи.
чтобы дать вам инструкции по телефону.
Если беременная женщина подавится, мне следует
Маневр Геймлиха или он может навредить ребенку?
Вы должны делать толчок груди очень беременной женщине.Это похоже на Геймлих
за исключением того, что вы беретесь за середину груди, а не за верхнюю часть живота. Нажмите здесь для дополнительной информации.
По какой причине звонок в службу 911 происходит после 2
минут СЛР для младенцев и детей, тогда как для взрослых звонок осуществляется немедленно?
Это связано с тем, что проблемы с дыхательными путями являются основной причиной остановки сердца у младенцев и
попытка решить эту проблему имеет приоритет перед вызовом службы экстренной помощи.
Если успешная СЛР зависит от дефибриллятора
по прибытии, есть ли в наличии портативные дефибрилляторы?
Переносные дефибрилляторы, работающие автоматически (называются автоматическими внешними
дефибрилляторы — AED) доступны и могут быть приобретены без рецепта. Стоят они около 1000 долларов. Обучение очень простое и занимает всего несколько минут. Вам следует
поговорите со своим врачом о том, может ли один из них быть показан в вашей ситуации.
В моем путеводителе указано, что
если произошло падение с травмой и у пострадавшего нет пульса, то СЛР бесполезна, не так ли?
правда?
Делать искусственное дыхание в пустыне бесполезно. Однако я бы сделал
попытайтесь открыть дыхательные пути и, возможно, сделайте несколько вентиляций.
У вас может быть остановка дыхания и небольшой рот, чтобы
рот может спасти жизнь.
Верно ли, что если жертва «восстанавливает»
пульс после выполнения СЛР Возможно, у него всегда был пульс?
Вы частично правы. Наиболее частой причиной остановки сердца является ФЖ, и это
не может быть преобразован только с помощью CPR. Электричество не требуется. Однако есть некоторые
случаи, когда сердце работает очень медленно и СЛР может насыщать кислородом систему достаточно, чтобы
заставить сердце снова биться.
Руководство по безопасности ISASTUR
4. Респираторная остановка
4.3. Искусственное дыхание
Начать искусственное дыхание очень просто и легко может быть успешным. Со временем в легких происходят изменения, которые затрудняют адекватную реакцию пострадавшего.
Для проведения искусственного дыхания необходимо:
- 1) Держите человека на полу лицом вверх.Это идеальная поза.
- 2) Откройте дыхательные пути. Существуют различные маневры, чтобы открыть дыхательные пути, и все они направлены на то, чтобы поместить человека в положение, при котором его язык не мешает ему дышать. Самый правильный метод держать дыхательные пути открытыми — положить одну руку на лоб, а другую на нижнюю челюсть и наклонить голову человека назад, что приведет к чрезмерному растяжению шеи. Дыхательные пути также можно сохранить открытыми, поместив какой-либо предмет под плечи, при этом голова будет свисать.
- 3) Проверьте рот человека и очистите его от остатков пищи, зубных протезов и т. Д., Если таковые имеются.
- 4) Начните дыхание: Наиболее широко используемый метод — это дыхание изо рта в рот.
Дыхательные пути заблокированы языком человека без сознания
Чтобы сделать это правильно, вы должны зажать нос человеку одной рукой, наполнить легкие воздухом, прижать рот к губам раненого и медленно дуть (каждая инсуффляция должна длиться примерно 2 секунды).Отделите рот от рта раненого, чтобы воздух мог выйти и снова вдохнуть через 5 секунд. Помните, что у взрослых вы должны дуть каждые 5 секунд.
Когда воздух поступает правильно, вы заметите, что можете опорожнить легкие, не встречая никакого сопротивления. Грудь раненого поднимется при поступлении воздуха. Если подуть очень быстро, воздух попадет в желудок больного. Инсуффляция должна быть медленной и продолжительной.
Дети до 7 лет дышат быстрее взрослых. Поэтому первый помощник должен дуть каждые 3 секунды, не опустошая полностью воздух из легких, поскольку грудная клетка ребенка меньше, чем у взрослого.
4.4. Другие методы искусственного дыхания
Дыхание рот-нос: Когда есть травма рта или он не может быть открыт, может быть выполнено искусственное дыхание через нос травмированного человека.
Для этого держите дыхательные пути открытыми, закройте рот человека и высморкайтесь через нос каждые 5 секунд.
Инструментальная искусственная вентиляция легких: можно использовать мешок Амбу; это устройство, состоящее из мягкой маски, которая надевается на лицо пациента, закрывает нос и рот и которая соединена с пластиковым насосом. Если в вашем распоряжении есть одно из этих устройств, вам следует научиться им пользоваться.
Как выполнять СЛР: рекомендации, процедура и соотношение
Использование шагов СЛР для человека, который не дышит, может помочь сохранить ему жизнь до прибытия службы экстренной помощи.
СЛР работает, поддерживая кровоток человека до тех пор, пока медицинские работники не смогут ему помочь. Люди, не прошедшие подготовку по оказанию первой помощи, могут спасти жизнь, используя шаги СЛР.
Когда человек начинает СЛР сразу после того, как сердце перестает биться, СЛР может удвоить или даже утроить его шансы на выживание.
В этой статье мы предлагаем пошаговое визуальное руководство по выполнению СЛР.
Используйте СЛР, когда взрослый не дышит или когда он только время от времени задыхается, и когда он не отвечает на вопросы или постукивает по плечу.
У детей и младенцев используйте СЛР, когда они не дышат нормально и не реагируют.
Убедитесь, что зона безопасна, затем выполните следующие основные шаги СЛР:
- Позвоните в службу 911 или попросите кого-нибудь об этом.
- Уложите человека на спину и откройте ему дыхательные пути.
- Проверьте дыхание. Если они не дышат, начните СЛР.
- Выполните 30 компрессий грудной клетки.
- Выполните два искусственных вдоха.
- Повторяйте, пока не прибудет скорая помощь или автоматический внешний дефибриллятор (AED).
Читайте дальше, чтобы узнать, как выполнять СЛР у взрослых, детей и младенцев.
Есть два основных этапа СЛР: этап подготовки и этап СЛР.
Подготовительные шаги
Перед выполнением СЛР взрослому выполните следующие подготовительные шаги:
Шаг 1. Позвоните по номеру 911
Сначала проверьте место происшествия на предмет факторов, которые могут подвергнуть вас опасности, таких как движение, пожар и т. Д. или падающая кладка. Далее проверьте человека.Им нужна помощь? Постучите им по плечу и крикните: «Ты в порядке?»
Если они не отвечают, позвоните в службу 911 или попросите постороннего позвонить в службу 911 перед выполнением СЛР. Если возможно, попросите прохожего пойти и поискать автомат AED. Люди могут найти их в офисах и многих других общественных зданиях.
Шаг 2. Уложите человека на спину и откройте дыхательные пути.
Осторожно положите человека на спину и встаньте на колени рядом с его грудью. Слегка наклоните голову назад, приподняв подбородок.
Откройте рот и проверьте, нет ли препятствий, например, еды или рвоты. Удалите все препятствия, если они не закреплены. Если он не болтается, попытка схватить его может протолкнуть его дальше в дыхательные пути.
Шаг 3. Проверьте дыхание
Поднесите ухо к рту человека и слушайте не более 10 секунд. Если вы не слышите дыхание или слышите только случайные вздохи, начните СЛР.
Если кто-то без сознания, но все еще дышит, не выполняйте СЛР.Вместо этого, если кажется, что у них нет травмы позвоночника, поместите их в положение для восстановления. Следите за их дыханием и выполняйте СЛР, если они перестают дышать.
Шаги СЛР
Для выполнения СЛР используйте следующие шаги:
Шаг 4. Выполните 30 сжатий грудной клетки
Положите одну руку поверх другой и сложите их вместе. Пяткой рук и прямыми локтями сильно и быстро надавите на центр груди, немного ниже сосков.
Вставьте как минимум на 2 дюйма глубиной. Сжимайте грудь не менее 100 раз в минуту. Дайте грудной клетке полностью подняться между сжатиями.
Шаг 5. Выполните два аварийных вдоха.
Убедившись, что их рот чистый, слегка наклоните голову назад и приподнимите подбородок. Зажмите их нос, полностью закройте рот своим ртом и подуйте, чтобы заставить их грудь приподняться.
Если их грудь не поднимается с первого вдоха, снова наклоните голову. Если его грудь по-прежнему не поднимается после второго вдоха, возможно, человек задыхается.
Шаг 6. Повторить
Повторяйте цикл из 30 сжатий грудной клетки и двух искусственных вдохов, пока человек не начнет дышать или не прибудет помощь. Если прибывает АВД, продолжайте выполнение СЛР до тех пор, пока аппарат не будет настроен и не будет готов к использованию.
Шаги СЛР для детей и младенцев немного отличаются от шагов для взрослых, как показано ниже.
Подготовительные шаги
Чтобы выполнить СЛР младенцу или ребенку, используйте следующие подготовительные шаги:
Шаг 1.Позвоните в службу 911 или обратитесь за помощью в течение 2 минут
Сначала осмотрите окрестности на предмет факторов, которые могут подвергнуть вас опасности. Затем проверьте ребенка или младенца, не нужна ли им помощь. Дети могут похлопать себя по плечу и крикнуть: «Ты в порядке?» Младенцы могут щелкнуть подошвой стопы, чтобы посмотреть, отреагируют ли они.
Если вы остались с ребенком наедине, а он не отвечает, дайте ему 2 минуты ухода, а затем позвоните 911. Если есть посторонний, попросите его позвонить в службу 911, а вы дадите ему 2 минуты ухода.
Если возможно, попросите прохожего пойти и поискать автомат AED. Обычно их размещают в офисах и других общественных зданиях.
Если ребенок все же отвечает, позвоните в службу 911 и сообщите о любых опасных для жизни условиях.
Шаг 2. Положите их на спину и откройте дыхательные пути.
Осторожно положите ребенка на спину и встаньте на колени рядом с его грудью. Слегка наклоните голову назад, приподняв подбородок.
Открой рот. Проверьте, нет ли препятствий, например, еды или рвоты.Если он болтается, удалите его. Если он не болтается, не трогайте его, так как это может протолкнуть его дальше в их дыхательные пути.
Шаг 3. Проверьте дыхание
Поднесите ухо к его рту и слушайте около 10 секунд. Если вы не слышите дыхание или слышите только случайные вздохи, начните проводить СЛР.
Изменения в характере дыхания младенца являются нормальным явлением, поскольку они обычно имеют периодическое дыхание.
Следите за их дыханием и выполняйте СЛР, если они перестают дышать.
Этапы СЛР
Для выполнения СЛР ребенку или младенцу используйте следующие шаги:
Шаг 4. Выполните два искусственных вдоха
Если ребенок или младенец не дышит, выполните два искусственных вдоха, наклонив голову назад и их подбородок приподнят.
Для ребенка: зажми нос и закрывай рот своим ртом. Дважды вдохните в рот.
Для младенцев: закройте их нос и рот ртом и дуйте в течение 1 секунды, чтобы его грудь поднялась.Затем сделайте два искусственных вдоха.
Если они по-прежнему не реагируют, начните компрессию грудной клетки.
Шаг 5. Выполните 30 сжатий грудной клетки
Встаньте на колени рядом с ребенком или младенцем.
Для ребенка используйте одну руку. Положите пятку руки на грудину, которая находится в центре груди, между сосками и немного ниже их. Надавливайте сильно и быстро на глубину примерно 2 дюйма, или одну треть глубины груди, не менее 100 раз в минуту.
Для младенца используйте два пальца. Поместите пальцы в центр груди, между сосками и чуть ниже. Выполните 30 быстрых сжатий на глубину примерно 1,5 дюйма.
Шаг 6. Повторите
Повторяйте цикл искусственного дыхания и сжатия грудной клетки до тех пор, пока ребенок не начнет дышать или не прибудет помощь.
Поделиться на PinterestПроведение СЛР, когда человек не дышит, может помочь предотвратить повреждение мозга.
Используйте СЛР, когда взрослый вообще не дышит.Ребенку или младенцу используйте СЛР, когда они не дышат нормально. Всегда используйте СЛР, если взрослый или ребенок не отвечает, когда вы говорите с ними или касаетесь их.
Если кто-то не дышит, СЛР может обеспечить поступление богатой кислородом крови в мозг. Это важно, так как без кислорода кто-то может получить необратимое повреждение мозга или умереть менее чем за 8 минут.
Человеку может потребоваться СЛР, если он перестанет дышать при любом из следующих обстоятельств:
- остановка сердца или сердечный приступ
- удушье
- дорожно-транспортное происшествие
- почти утопление
- удушье
- отравление
- передозировка наркотиков или алкоголя
- вдыхание дыма
- поражение электрическим током
- синдром предполагаемой внезапной детской смерти
Выполняйте СЛР только в том случае, если взрослый не дышит, или у детей и младенцев, когда они не дышат нормально и их кровь не циркулирует .Вот почему важно убедиться, что человек не реагирует на словесные или физические призывы к вниманию, прежде чем начинать процесс СЛР.
СЛР — это процедура первой помощи, спасающая жизнь. Это может значительно улучшить чьи-то изменения в выживании, если они перенесут сердечный приступ или перестанут дышать в результате несчастного случая или травмы.
Шаги различаются в зависимости от того, младенец ли человек, ребенок или взрослый. Однако основной цикл компрессионных сжатий грудной клетки и искусственного дыхания останется прежним.
Используйте СЛР только тогда, когда взрослый перестал дышать. Перед началом СЛР проверьте, реагирует ли человек на словесные или физические раздражители.
Защитите своего пациента, пока он получает искусственную вентиляцию легких …: Медсестринское дело 2021
Что вы по профессии? Academic MedicineAcute Уход NursingAddiction MedicineAdministrationAdvanced Практика NursingAllergy и ImmunologyAllied здоровьеАльтернативная и комплементарной MedicineAnesthesiologyAnesthesiology NursingAudiology & Ear и HearingBasic ScienceCardiologyCardiothoracic SurgeryCardiovascular NursingCardiovascular SurgeryChild NeurologyChild PsychiatryChiropracticsClinical SciencesColorectal SurgeryCommunity HealthCritical CareCritical Уход NursingDentistryDermatologyEmergency MedicineEmergency NursingEndocrinologyEndoncrinologyForensic MedicineGastroenterologyGeneral SurgeryGeneticsGeriatricsGynecologic OncologyHand SurgeryHead & Neck SurgeryHematology / OncologyHospice & Паллиативная CareHospital MedicineInfectious DiseaseInfusion Сестринское делоВнутренняя / Общая медицинаВнутренняя / лечебная ординатураБиблиотечное обслуживание Материнское обслуживание ребенкаМедицинская онкологияМедицинские исследованияНеонатальный / перинатальный неонатальный / перинатальный уходНефрологияНеврологияНейрохирургияМедицинско-административное сестринское дело ecialtiesNursing-educationNutrition & DieteticsObstetrics & GynecologyObstetrics & Gynecology NursingOccupational & Environmental MedicineOncology NursingOncology SurgeryOphthalmology / OptometryOral и челюстно SurgeryOrthopedic NursingOrthopedics / Позвоночник / Спорт Медицина SurgeryOtolaryngologyPain MedicinePathologyPediatric SurgeryPediatricsPharmacologyPharmacyPhysical Медицина и RehabilitationPhysical Терапия и женщин Здоровье Физическое TherapyPlastic SurgeryPodiatary-generalPodiatry-generalPrimary Уход / Семейная медицина / Общие PracticePsychiatric Сестринское делоПсихиатрияПсихологияОбщественное здравоохранениеПульмонологияРадиационная онкология / ТерапияРадиологияРевматологияНавыки и процедурыСонотерапияСпорт и упражнения / Тренинги / ФитнесСпортивная медицинаХирургический уходПереходный уходТрансплантационная хирургияТерапия травмТравматическая хирургияУрологияЖенское здоровье Уход за ранамиДругое
Что ваша специальность? Addiction MedicineAllergy & Clinical ImmunologyAnesthesiologyAudiology & Speech-Language PathologyCardiologyCardiothoracic SurgeryCritical Уход MedicineDentistry, Oral Surgery & MedicineDermatologyDermatologic SurgeryEmergency MedicineEndocrinology & MetabolismFamily или General PracticeGastroenterology & HepatologyGenetic MedicineGeriatrics & GerontologyHematologyHospitalistImmunologyInfectious DiseasesInternal MedicineLegal / Forensic MedicineNephrologyNeurologyNeurosurgeryNursingNutrition & DieteticsObstetrics & GynecologyOncologyOphthalmologyOrthopedicsOtorhinolaryngologyPain ManagementPathologyPediatricsPlastic / Восстановительная SugeryPharmacology & PharmacyPhysiologyPsychiatryPsychologyPublic, Окружающая среда и гигиена трудаРадиология, ядерная медицина и медицинская визуализацияФизическая медицина и реабилитация Респираторная / легочная медицинаРевматологияСпортивная медицина / наукаХирургия (общая) Травматологическая хирургияТоксикологияТрансплантационная хирургияУрологияСосудистая хирургияВироло у меня нет медицинской специальности
Каковы ваши условия работы? Больница на 250 коекБольница на более 250 коекУправление престарелыми или хоспис Психиатрическое или реабилитационное учреждениеЧастная практикаГрупповая практикаКорпорация (фармацевтика, биотехнология, инженерия и т. Д.) Докторантура Университета или медицинского факультета Магистратура или 4-летнего академического университета Общественный колледж Правительство Другое
Отсасывание через эндотрахеальную трубку новорожденных, находящихся на ИВЛ
Введение
Эндотрахеальная интубация предотвращает кашлевой рефлекс и нарушает нормальную мукоцилиарную функцию, тем самым увеличивая выработку секрета в дыхательных путях и снижая способность выводить секрет.
Отсасывание через эндотрахеальную трубку (ЭТТ) необходимо для удаления секрета и поддержания проходимости дыхательных путей, а, следовательно, для оптимизации оксигенации и вентиляции у пациента, находящегося на ИВЛ.
Отсасывание ЭТТ — это обычная процедура, выполняемая интубированным младенцам. Целью отсасывания ЭТТ должно быть максимальное количество удаляемого секрета с минимальными побочными эффектами, связанными с процедурой.
Цель
Цель руководства — изложить принципы ведения младенцев, которым требуется отсасывание ЭТТ, для врачей отделения бабочек Королевской детской больницы.
Определение терминов
- Эндотрахеальная трубка (ЭТТ) : катетер для дыхательных путей, вводимый в трахею (дыхательное горло) через рот или нос при эндотрахеальной интубации. В Butterfly Ward это обычно без наручников.
- Эндотрахеальная интубация : Установка трубки в трахею для поддержания открытых дыхательных путей у пациентов, которые не могут дышать самостоятельно или не могут самостоятельно дышать.
- Отсасывание ЭТТ : процесс приложения отрицательного давления к дистальному отделу ЭТТ или трахеи путем введения отсасывающего катетера для удаления избыточных или аномальных выделений.
- Всасывающий орофаригил : всасывающий катетер через рот для удаления секрета
- Всасывание из носоглотки : Всасывающий катетер вводится через нос для удаления выделений
- PIP : Пиковое давление вдоха
- HFOV : Вентиляция с высокочастотными колебаниями
- HFJV : Высокочастотная струйная вентиляция
- Открытое отсасывание : Отсасывание выполняется путем отсоединения ЭТТ пациента от вентиляционного устройства во время процедуры и последующего его повторного подключения в соответствии с процедурой.
- Закрытое отсасывание : Встроенный отсасывающий катетер подключается к вентиляционному контуру, и процедура отсасывания ЭТТ может выполняться без отключения пациента от вентиляционного контура.
- ET CO 2 : Мониторинг углекислого газа в конце выдоха — это уровень углекислого газа в выдыхаемом воздухе, который дает оценку вентиляции
- Чрескожный Co 2 : Измеряет парциальное давление углекислого газа на поверхности кожи, чтобы иметь возможность оценить, в качестве альтернативы обычному забору артериальной крови.
- Обычные режимы вентиляции : основной режим инвазивной вентиляции, используемый для обеспечения респираторной поддержки новорожденных.
- Режим TTV + : Целевой дыхательный объем — это режим вентиляции, который устанавливается на вентиляторах, используемых на Butterfly, и направлен на снижение риска повреждения легких ребенка.
- Neopuff : реанимационное устройство с тройником, в котором можно установить пиковое давление на вдохе и положительное давление в конце выдоха.
- Оксид азота : Ингаляционный селективный легочный вазодилататор, который используется вместе с ИВЛ для лечения гипоксической дыхательной недостаточности, связанной с легочной гипертензией.
- Набор : Относится к маневрам, которые помогают раскрыть спавшиеся альвеолы.
- Отказ от рекрутмента : Относится к коллапсу альвеол, в данном случае после процедуры аспирации.
- СИЗ : Средства индивидуальной защиты. Для процедуры образования аэрозоля, такой как открытое отсасывание, потребуется маска, очки и перчатки.
Оценка
Отсасывание ЭТТ должно основываться на клинической оценке младенца.Вдыхаемый газ нагревается и увлажняется (таким образом уменьшается количество высыхающих выделений и закупоривание дыхательных путей).
Проведите аускультацию с помощью стетоскопа до и после отсасывания ЭТТ, чтобы оценить необходимость и эффективность процедуры.
Внимательно наблюдайте за младенцем до, во время и после процедуры, чтобы оценить исходный уровень, острые физиологические изменения и восстановление. Параметры для наблюдения:
- Насыщение кислородом
- Частота пульса
- Частота дыхания
- Артериальное давление (где возможно)
- ETT CO 2 или чрескожный CO 2
- Мониторинг респираторной функции (при обычных режимах вентиляции), включая поток, давление , дыхательный объем и минутный объем
Клинические показания для аспирации ЭТТ
- Обесцвечивание
- брадикардия
- Тахикардия
- Отсутствие или уменьшение движения грудной клетки
- Видимые выделения при ЭТТ
- Повышенное ЭТТ CO 2 или чрескожное CO 2
- Раздражительность
- Грубое или приглушенное дыхание
- Повышенная работа дыхания
- Колебания артериального давления
- Недавняя история большого количества густых / вязких выделений
Эффективность аспирации ЭТТ следует оценивать после процедуры, наблюдая:
- Улучшение звуков дыхания
- Удаление секрета
- Улучшение насыщения кислородом, чрескожный CO 2 , частота сердечных сокращений, артериальное давление, частота дыхания
- Снижение работы дыхания, улучшение движений грудной клетки
Измерение длины до всасывания
Всасывание должно доходить только до конца ЕТТ и никогда не должно превышать 0.5 см за кончик ЭТТ, чтобы предотвратить раздражение и повреждение слизистой оболочки.
Измерение длины до всасывания должно быть предварительно определено в начале смены. Длина определяется по сантиметровым отметкам на ETT; и добавив длину дополнительного пространства адаптера ЕТТ (обычно 1-1,5 см). Если пациент находится на HFOV или HFJV, учитывайте разную длину аспирационных адаптеров.
Оборудование
- Функционирующий настенный аспирационный агрегат с подсоединенной аспирационной трубкой
- Это следует проверять в начале смены каждой медсестры и перед каждой процедурой
- Давление всасывания при -80-100 см вод. Ст. 2 O.Давление всасывания может быть ниже для маленького или нестабильного младенца или выше для удаления густых или вязких выделений. Максимальное давление не должно быть выше -200 см вод. Ст. 2 O. Вероятность необходимости более высокого давления увеличивается с закрытыми крышками меньшего размера.
отсасывающие катетеры
- Neopuff настроены на соответствующие настройки (проверяются в начале смены)
- Отсасывающий катетер для открытого отсоса (соответствующие размеры см. в таблице ниже)
| ETT Размер (мм) | Размер отсасывающего катетера |
| 2.5 | 5 ФГ |
| 3,0-3,5 | 6-7 ФГ |
| 4,0-4,5 | 8 ФГ |
- Отсасывающее устройство для закрытого отсоса (закрытая отсасывающая система Halyard для новорожденных / педиатров) В контур необходимо добавить адаптер ETT. Снимите оригинальный адаптер и установите новый адаптер Fr соответствующего размера, который входит в комплект. Используйте приведенную ниже таблицу, чтобы выбрать правильный размер всасывающего устройства в линию.
и отметьте правильную глубину для введения катетера.
| ET размер трубки | Всасывание Размер катетера | Расстояние / Цвет для просмотра |
| 2,0 | 5 Пт | 18 см (между желтой и зеленой полосами) |
| 2.5 | 6 Пт | 19 см (между фиолетовой и красной полосами |
| 3,0 | 7 Пт | 21,5 (между синими и желтыми полосами) |
| 3,5 | 8 Пт | 23 см (между черными и зелеными полосами) |
| 4.0 | 8 FR | 23 см (между черными и зелеными полосами) |
- Ампула с физиологическим раствором, шприц на 1 мл и тупая игла (если требуется промывание физиологическим раствором)
Лечение
Процедура открытой аспирации на Butterfly
- Отрегулируйте настройки вентилятора в соответствии с исходным уровнем предварительного аспирации (если настройки были отрегулированы), когда на это указывает стабилизация сатурации кислорода и частоты сердечных сокращений младенца.
- По возможности, для выполнения этой процедуры требуется два врача. Если врач сочтет это безопасным, он / она может провести процедуру без посторонней помощи и в этой ситуации должен предупредить других ближайших сотрудников о том, что происходит отсасывание ЭТТ.
- Объясните родителям, что должно произойти.
- Определите размер отсасывающего катетера.
- Проверить давление всасывания (см. Оборудование).
- Предварительное отключение сигналов тревоги.
- Оба врача проводят гигиену рук и надевают СИЗ (перчатки на обеих руках, маску и очки).
- Защищая ключевые части, лечащий врач прикрепляет отсасывающий катетер подходящего размера к отсасывающей трубке. Убедитесь, что отсасывающий катетер не касается ничего, что может его загрязнить, например постельное белье.
- Соблюдайте физиологические параметры предварительного всасывания.
- Когда основной врач и ассистент готовы, ассистент отсоединяет ЭТТ от трубки вентилятора на адаптере ЭТТ.
- Врач-терапевт вводит отсасывающий катетер на заданную длину, следя за тем, чтобы катетер прошел только на длину ЭТТ.
- Применяя отрицательное давление, врач-терапевт осторожно поворачивает отсасывающий катетер, когда он выводится из ЭТТ.
- Отрицательное давление следует применять только тогда, когда отсасывающий катетер выводится из ЭТТ.
- Продолжительность отрицательного давления не должна превышать 6 секунд, чтобы предотвратить гипоксемию
- Повторяющиеся проходы катетера не используются, если объем секрета не указывает на другой проход, или если врач определит, что требуется еще один проход
- Чтобы предотвратить случайную экстубацию, помощник осторожно удерживает голову младенца в устойчивом положении и удерживает ЭТТ, пока врач-терапевт отсасывает ЭТТ.
- Ассистент повторно подключает трубку вентилятора к ЭТТ, когда ЭТТ завершается всасывание, и продолжает обеспечивать сдерживание и комфорт младенцу.
- Дайте младенцу отдохнуть перед ротоглоточным и носоглоточным отсасыванием. Врач-терапевт отсасывает ротоглотку и носоглотку младенца, обеспечивая удаление секрета. Для отсасывания ротоглотки можно использовать трубку размера 8 или 10 FG.
- Наблюдайте за физиологическими параметрами младенца после отсасывания.
- Используйте небольшое количество стерильной воды, если необходимо, чтобы удалить выделения из аспирационной трубки.
- Отключите вакуумное давление. Утилизируйте загрязненный катетер, снимите перчатки и выполните гигиену рук.
- Убедитесь, что младенец находится в удобном и безопасном положении.
- Задокументируйте эффективность и толерантность к отсасыванию в соответствии с технологической схемой в EMR
- Если младенцу требуется отсасывание ЭТТ, и его можно безопасно выполнить с одним клиницистом, процедура такая же, как указано выше, однако основной клиницист потребуется отсоединить ЭТТ от аппарата ИВЛ и зафиксировать трубку той же рукой.Всасывающий катетер нужно будет ввести в катетер «чистой» рукой. Особое внимание следует уделять стабилизации ЭТТ и головы младенца, чтобы ребенок случайно не экстубировал себя.
Процедура для техники закрытого отсасывания на Butterfly
- Отрегулируйте настройки вентилятора в соответствии с исходным уровнем предварительного отсасывания (если настройки были отрегулированы), когда на это указывает стабилизация сатурации кислорода и частоты сердечных сокращений младенца.
- Эта процедура безопасна для выполнения одним врачом.
- Объясните родителям, что должно произойти.
- Определите размер отсасывающего катетера
- Проверьте давление отсасывания (см. Оборудование)
- Врач проводит гигиену рук и надевает перчатки.
- Снимите синий колпачок с конца всасывающей системы и подсоедините к настенной всасывающей трубке.
- Разблокируйте устройство, подняв белый регулирующий клапан всасывания и повернув его на 180 градусов.
- При промывании солевым раствором закапайте NaCl 0.9% шприцем на 1 мл через порт для лаважа. Затем закапайте 0,3–0,5 мл воздуха, чтобы промыть 0,9% NaCl в трубку.
- Введите катетер на требуемую глубину, соответствующий цвет будет виден в окошке у порта лаважа (это будет работать, только если ЭТТ не была обрезана). Цифры на отсасывающем катетере должны совпадать с соответствующим номером на ЭТТ (см. Таблицу ниже).
- Выполните отсасывание, нажав на клапан управления отсасыванием, и извлеките катетер на полностью выдвинутую длину.
- При необходимости повторите.
- По завершении, чтобы очистить катетер от секрета, нажмите на регулирующий клапан всасывания перед медленной закапыванием NaCl через порт для лаважа. Затем продуйте воздух, чтобы полностью очистить систему от NaCl. Снимите шприц и закройте порт для промывания.
- Убедитесь, что младенец находится в удобном и безопасном положении.
- Задокументируйте эффективность и допуск всасывания в технологических схемах в EMR.
- Заменяйте закрытую всасывающую систему еженедельно и прикрепляйте предусмотренную наклейку, определяющую следующую замену.
Обратите внимание, что если вы собираетесь обрезать ЕТТ, сделайте это до присоединения закрытой аспирационной системы. Если вам нужно обрезать ЕТТ после установки закрытой системы всасывания, удалите ее, замените оригинальный адаптер и прикрепите neopuff, обрежьте ЕТТ, а затем вставьте закрытую систему всасывания
Открытое и закрытое всасывание
Есть некоторые свидетельства того, что использование закрытый аспирационный метод во время механической вентиляции у новорожденных поможет сократить фазу декомпозиции вентиляции.
Закрытое отсасывание снижает риск заражения патогенами окружающей среды, уменьшает колонизацию вирусов и бактерий в вентиляционном контуре, а также надежно защищает медперсонал и медицинский персонал от воздействия жидкостей организма пациента. Поэтому целесообразно использовать эту технику при уходе за пациентами с инфекционными респираторными заболеваниями.
Осложнения при отсасывании ЭТТ
- Гипоксемия
- Ателектаз
- Брадикардия
- Тахикардия
- Повышение 2 транскутного CO
2 9027 9027 9027 Снижение транскутного давления CO 2
- Повышенное транскутное давление CO 2 9027 9027 объем
- Травма слизистой оболочки дыхательных путей
- Вытеснение ЭТТ
- Пневмоторакс
- Пневмомедиастинум
- Бактериемия
- Пневмония
- внутриклеточное давление
- внутривенное кровотечение :
- Может помочь в удалении густых вязких выделений путем разжижения петли. отправляя и удаляя эти выделения
- Вызывает у младенца кашель, который может ослабить и удалить выделения
- Может смазывать ЕТТ
- Может иметь пагубное воздействие на ребенка — повреждает слизистую дыхательных путей, действует как инородное тело, не приводит для эффективного кашля, так как голосовая щель остается закрытой у интубированного пациента, способствует колонизации нижних дыхательных путей
- Может снизить частоту гипоксемии и брадикардии, связанных с отсасыванием
- Может вызвать гипероксемию, которая связана с поражением свободными радикалами кислорода и ретинопатия недоношенных
- Может уменьшить ателектаз, связанный с аспирацией, и восстановить функциональную остаточную емкость (FRC) после аспирации.Гиперинфляция достигается за счет увеличения дыхательного объема (увеличения PIP)
- Может привести к пневмотораксу из-за плохой или быстро меняющейся альвеолярной податливости. всасывание завершено или пока младенец не вернется к уровню насыщения кислородом перед всасыванием. Для младенцев, находящихся на ИВЛ в режиме TTV +, может также потребоваться увеличить заданный дыхательный объем на 1 мл / кг, если не происходит никаких изменений в доставленном PIP.Следует проявлять осторожность, чтобы обеспечить снижение PIP до исходного уровня как можно скорее после всасывания ЭТТ. Если насыщение кислородом не улучшается в течение двух минут после отсасывания, необходимо обсудить с медицинским персоналом повышение ПДКВ на 1 см вод. Ст.
Предварительное отсасывание при гипервентиляции
Каждого младенца следует оценивать индивидуально на предмет необходимости предварительного отсасывания гипервентиляции. Это определяется реакцией младенца на отсасывание ЭТТ и продолжительностью времени, которое требуется младенцу, чтобы восстановиться после отсасывания.
Гипервентиляция и предварительное отсасывание не должно быть обычным для , но:
- Может уменьшить гипоксемию, связанную с отсасыванием, и сократить время стабилизации и восстановления
При использовании настроек вентилятора частота дыхания увеличивается на 5-10 вдохов выше исходного уровня непосредственно перед отсасыванием и продолжается после завершения отсасывания до тех пор, пока младенец не вернется к уровню насыщения кислородом перед отсасыванием и уровня ЭТТ или чрескожного CO 2 (если отслеживается).Следует позаботиться о том, чтобы скорость снизилась до исходного уровня как можно скорее после отсасывания ЭТТ.
Документация
Документ ясно в EMR:
- ЭТТ отсасывается
- Количество секрета в дыхательных путях
- Цвет секрета в дыхательных путях
- Толерантность к аспирации
- Значимые события
Уход в центре семьи
В обязанности врача, ухаживающего за младенцем, нуждающимся в отсасывании ЭТТ, входит обеспечение понимания родителями причины процедуры, а также возможных осложнений.Родители могут помочь поддержать, содержать и утешить новорожденного, пока медсестра выполняет процедуру.
Особенности
Обезболивание / седация
Некоторым младенцам может потребоваться болюсное введение болюса анальгезии или седативного средства перед отсасыванием, если это ожидается, однако неотложное отсасывание не следует откладывать. Необходимость этого вмешательства основана на клинической оценке. Меры по обеспечению комфорта при кормлении, такие как размещение и сдерживание, также следует использовать после процедуры отсасывания.
Открытое всасывание для HFOV и HFJV
Для HFOV и HFJV используйте всасывающий патрубок (закрытый всасывающий патрубок) на конце ETT.
Открытое отсасывание может быть показано младенцам, получающим HFOV и HFJV, поскольку это может привести к более эффективному удалению густого секрета. Необходимость в этом вмешательстве не является рутинной, и в случае необходимости ее следует заказывать медицинским персоналом. Это процедура для двух человек.
HFVO
Для младенцев, получающих HFOV, среднее давление в дыхательных путях увеличивается на 2 см. Ч3O по сравнению с исходным значением примерно в течение двух минут после завершения отсасывания или до тех пор, пока ребенок не вернется к уровню насыщения кислородом перед отсасыванием.Следует позаботиться о том, чтобы как можно скорее после отсасывания ЭТТ среднее давление в дыхательных путях снизилось до исходного уровня.
HFJV
Для младенцев, получающих HFJV, обычная частота вентиляции может быть увеличена на 1-2 вдоха выше исходного уровня непосредственно перед отсасыванием и продолжаться после завершения отсасывания до тех пор, пока младенец не вернется к насыщению кислородом перед отсасыванием и чрескожному CO 2 ( если отслеживается) уровень. Следует позаботиться о том, чтобы скорость снизилась до исходного уровня как можно скорее после отсасывания ЭТТ.
При уходе за пациентами с HFJV в идеале струйный вентилятор следует приостановить во время отсасывания, а затем нажать кнопку ввода, когда процедура будет завершена. Этот шаг предотвращает отключение вентилятора во время всасывания с помощью сигналов тревоги струйных вентиляторов. Однако в некоторых случаях это невозможно из-за нестабильности пациента, за которым вы ухаживаете. Нет необходимости отсоединять от вентилятора, так как вы можете всасывать через порт трубки вентилятора.Убедитесь, что после процедуры пациент хорошо шевелится грудью и горит лампочка готовности, прежде чем покинуть его у постели больного.
Оксид азота
Следует избегать отключения контура вентиляции при терапии iNO, поэтому использование всасывающего порта на линии является наиболее подходящим. Отсасывание ЭТТ должно выполняться быстро, чтобы избежать нарушения рекрутирования легких.
Инфекционный контроль
Используйте асептические методы и средства индивидуальной защиты.Всасывающие катетеры следует выбрасывать после каждого случая всасывания, чтобы снизить риск занесения инфекции.
Безопасность пациентов
По возможности отсасывание ЭТТ выполняется двумя людьми. Основной врач отсасывает ЭТТ, соблюдая меры инфекционного контроля. Ассистент следит за тем, чтобы ребенок оставался защищенным от случайной экстубации, при необходимости регулирует настройки вентилятора и обеспечивает сдерживание и комфорт младенцу.
Соответствующие руководящие принципы
Таблица доказательств
Таблица доказательств для аспирации эндотрахеальной трубки у вентилируемых новорожденных
Пожалуйста, не забудьте
прочтите заявление об отказе от ответственности.Разработка этого руководства по сестринскому делу координировалась Эллисон Кендрик, преподавателем клинической медсестры отдела сестринского образования, и одобрена Комитетом по клинической эффективности сестринского дела. Обновлено май 2020 г.
404 — Страница не найдена
Нет никаких сомнений в том, что прошедший год был трудным для всех нас, особенно в сфере здравоохранения.Добавьте к этому проблемы повседневной жизни, и вы получите отличное сочетание.
Как мы можем продолжать заботиться о наших пациентах, когда нам нужно заботиться о себе?
Возможно, вы слышали термин «выгорание», который регулярно использовали в прошлом, но сейчас он стал более очевидным, чем когда-либо.
Друг, чтобы погасить пламя
На прошлой неделе на работе я участвовал в интимной беседе о психическом здоровье, в которой участвовали несколько RT и RN. Я, честно говоря, не знаю, как начался разговор, но я рад, что это произошло.По дороге домой той ночью я вспомнил вопрос Гэллапа, с которым, я уверен, все мы знакомы: есть ли у вас лучший друг на работе?
Согласно опросу Gallup , те, у кого был лучший друг на работе, на 43% чаще сообщали о получении признания и похвалы за свою работу на прошлой неделе. Исследование LinkedIn «Отношения @Work » показало, что 46% профессионалов во всем мире считают, что рабочие друзья важны для их общего счастья.
Большинство из нас живет идеей разделения двух жизней: бросить работу на работе и уйти из дома.Но должны ли мы?
Содействовать созданию атмосферы взаимопонимания и принятия
Как медицинские работники, мы должны чувствовать себя уверенными в своих силах и чувствовать себя комфортно, открыто говоря о своих чувствах. Как RT, любой день может подарить нам травмы, печаль и смерть. Каждый человек по-разному относится к тому, чтобы быть свидетелем подобных повседневных событий и одновременно справляться с повседневной личной жизнью.
Мы проводим большую часть своей жизни на работе. Настолько, что наши коллеги становятся нашими семьями. Близко или нет, но мы подсознательно узнаем, что друг другу не нравится и какие у нас есть привычки.Мы разделяем пациентов и эмоции, связанные с лечением и уходом за ними. Мы делимся опытом по мере того, как начинаем любить пациентов, о которых заботимся. И иногда мы скорбим вместе, когда умирает пациент.
И это просто рабочие эмоции. Когда мы приезжаем на смену, мы часто приносим с собой много проблем или волнуемся о проблемах, возникающих у нас в голове. Мы приходим через несколько дней после ссоры с нашим супругом или ребенком. Мы приходим через несколько дней после недавней потери члена семьи, друга или домашнего животного. Мы часто бываем в дни, когда наш разум занят мыслями, не связанными с работой.
В то время как некоторые могут скрывать свои эмоции с улыбкой на лице, другие могут оказаться не в состоянии избежать вмешательства в рабочие обязанности и разговоры.
Ищите возможности помочь своим коллегам
Эти нежелательные эмоциональные переживания без подходящего выхода могут вызвать эффект домино непреднамеренного негатива во всем отделе. Потребность в магазине — яркий пример того, почему так важно иметь на работе «лучшего друга». Представьте, что вместо того, чтобы замечать, что у кого-то плохой день, и игнорировать его, вы противостоите ему или отводите в сторону и спрашиваете, в порядке ли он? Как насчет того, чтобы дать этому человеку знать, что вы рядом с ним, если он захочет поговорить? Простой жест, демонстрирующий вашу заботу, может иметь большое значение для укрепления отношений и товарищества в команде.
Для наших менеджеров сейчас как никогда важно, чтобы ваши сотрудники знали, что вы рядом с ними. Чрезвычайно важно обращаться к членам команды индивидуально и часто напоминать им о ресурсах и методах ухода за собой. Даже когда эта пандемия закончится, забота, которую мы обеспечиваем, и ежедневные потери никогда не прекратятся.
Рабочие друзья помогают тебе оставаться сильным
«Лучший друг» на работе — это не то же самое, что ваше классическое представление о лучшем друге.Лучший друг на работе помогает вам пережить долгий рабочий день, когда вы просто этого не чувствуете. Это тот, кому вы можете написать или позвонить, когда у вас возникнет глупый вопрос об оборудовании или протоколе. Лучший друг по работе — это тот, кому вы можете поделиться чем-то связанным или не связанным с работой, что вас беспокоит.
Доверие друг другу приносит чувство комфорта, может повысить вовлеченность персонала и улучшить командную работу. В прошлом году COVID-19 подавил нерабочие вечеринки и посиделки.По мере того, как мы возвращаемся к нормальному уровню, я надеюсь, что департаменты RT возобновят некоторые из этих мероприятий по повышению морального духа. Участие во внеклассной работе позволяет нам увидеть друг друга в ином свете. Они позволяют нам видеть наши веселые и расслабленные стороны. У нас есть возможность встретиться с близкими и близкими нашего коллеги. Мы видим личную сторону наших коллег, которую обычно не замечаем.
Будьте рядом со своими коллегами
После разговора, о котором я впервые упомянул выше, я почувствовал более сильную связь и признательность к моим коллегам, и они тоже.Мы все люди и нуждаемся в поддержке друг друга. Я могу только пожелать, чтобы подобные разговоры были более частыми на рабочем месте. Представьте, какой будет моральный дух.
Как и девиз, который мы все видели: «Никогда не знаешь, через что проходит кто-то, так что будьте добры». Я призываю вас ежедневно обдумывать эту цитату.
Будьте тем человеком, которому ваш коллега может довериться в случае необходимости.
Найдите кого-нибудь, кому вы можете довериться, когда вам понадобится выход.
Будьте лучшим другом на работе.
Дополнительную информацию об исследовании LinkedIn можно найти здесь.
% PDF-1.
Промывание физиологическим раствором с отсасыванием ЭТТ
Промывание путем закапывания физиологического раствора непосредственно перед отсасыванием ЭТТ:
Нормальный физиологический раствор не следует вводить в рутинном порядке перед отсасыванием ЭТТ младенцам.Его следует закапывать только грудным детям с густыми вязкими выделениями. Количество используемого физиологического раствора составляет 0,1-0,2 мл / кг .
Оксигенация до / после отсасывания
Оксигенация до и после отсасывания не должна быть рутинной, но:
Каждого младенца следует оценивать индивидуально на предмет необходимости в этом.Это определяется клиническим состоянием младенца, реакцией на отсасывание ЭТТ и продолжительностью времени, которое требуется младенцу, чтобы восстановиться после отсасывания.
FiO 2 увеличивается на 10-20% по сравнению с исходным уровнем примерно за две минуты до отсасывания и продолжается после завершения отсасывания до тех пор, пока ребенок не вернется к уровню насыщения кислородом перед отсасыванием. Следует позаботиться о том, чтобы FiO 2 младенца снизился до исходного уровня как можно скорее после отсасывания ЭТТ.
Если оксигенация младенца перед всасыванием гипоксична, или если у младенца наблюдается сильная гипоксия и брадикардия из-за всасывания ЭТТ, перед всасыванием ЭТТ можно использовать 100% кислород.Его следует уменьшить как можно скорее после завершения всасывания.
Набор после отсасывания
Каждого младенца следует оценивать индивидуально на предмет необходимости в этом. Это определяется реакцией младенца на отсасывание ЭТТ и продолжительностью времени, которое требуется младенцу, чтобы восстановиться после отсасывания.
Рекрутмент после аспирации , однако, не должен быть обычным для :

