Правожелудочковая недостаточность — Кардиология, описание, симптомы, методы лечения
Лечение
Правожелудочковая недостаточность – крайне опасное заболевание сердца. При отсутствии правильной специализированной помощи может сделать человека инвалидом или стать причиной летального исхода. Крайне важно, для сохранения качества жизни пациента вовремя диагностировать болезнь и начать лечение на первой стадии заболевания.
Причины возникновения
Сбои работы сердца справа обусловлены ослаблением миокарда. Диагностировать дисфункцию
- правого желудочка можно при наличии легочной гипертензии и других патологических состояний:
- ишемической болезни сердца;
- бронхиальной астмы;
- атеросклероза сосудов;
- эмфиземы легких;
- бронхоэктатической болезни;
- артериальной гипертензии;
- инфаркта миокарда.
Правожелудочковая недостаточность может быть приобретенной либо врожденной.
Виды
Сердечно-сосудистую недостаточность классифицируют на два вида: правостороннюю (правожелудочковую) и левостороннюю (левожелудочковую). Каждая патология имеет свои симптомы.
Классификация по Василенко-Стражеско определяет 3 стадии:
I. – начальная: смазанные признаки недостаточности, которые проявляются отдышкой, усталостью и чрезмерным серцебиением во время активных физических нагрузок.
II. – выраженная: явные признаки недостаточности в виде нарушения кровообращения, снижение трудоспособности;
III. – дистрофическая: явные признаки недостаточности кровообращения, нарушения в структуре органов, нарушение обмена веществ, истощение.
Возможные осложнения
Правожелудочковая сердечная недостаточность чревата последствиями. Существенно снижается качество жизни пациента, его тревожат постоянные боли за грудиной, отдышка и приступы удушья, скачки давления. Симптомы правожелудочковой недостаточности могут часто напоминать другие заболевания, таким образом, необходимая терапия может быть предоставлена не вовремя, а это может стоить пациенту жизни. Поставить правильный диагноз и назначить необходимую при патологии терапию может только врач кардиолог.
Поставить правильный диагноз и назначить необходимую при патологии терапию может только врач кардиолог.
Сердечная недостаточность
Сердечная недостаточность (СН) — патологическое состояние, обусловленное несостоятельностью сердца как насоса, обеспечивающего адекватное кровообращение. Проявление и следствие патологических состояний, поражающих миокард или затрудняющих работу сердца: ишемической болезни сердца, пороков сердца, артериальной гипертензии, диффузных заболеваний легких, миокардита, дистрофии миокарда (в том числе тиреотоксической, спортивной и др,), миокардиопатий (в том числе алкогольной) и др. Патогенез. Следствием и проявлением СН является уменьшение или увеличение кровенаполнения, кровотока или (и) давления в тех или иных центральных и периферических звеньях кровообращения. Эти изменения возникают не только как прямое механическое следствие нарушения насосной функции сердца, но и как результат неадекватности адаптационных реакций. Симптомы неодинаковы для различных форм и стадий сердечной недостаточности Клинические формы:
В ряде случаев на первый план выступают изменения самого сердца (кардиомегалия, атриомегалия, мерцательная аритмия), что позволяет говорить о «центральной» форме СН. В качестве особых форм со специфическими механизмами нарушения кровообращения и проявлениями рассматривают СН при «синих» врожденных пороках с недостаточным кровотоком в малом круге и несниженным или избыточным — в большом, при легочном сердце, тиреотоксикозе, анемии, артериовенозном соустье, циррозе печени, а также аритмогенную СН. У больных с детства может развиться «пассивная адаптация» (малые масса тела и рост, плохое физическое развитие, резко сниженная физическая активность, инфантилизм). Перечисленные формы СН встречаются в различных сочетаниях, часто удается выделить лишь ведущую форму. вернуться к списку заболеваний
|
Cердечная недостаточность
«Когда дела идут хуже некуда, в самом ближайшем будущем они пойдут еще хуже» Следствие закона Чизхолма
ОПРЕДЕЛЕНИЕ
Сложный клинический синдром, вызванный структурными или функциональными нарушениями наполнения желудочков или выброса крови (ACCF/AHA).
ПРИЧИНЫ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Заболевания миокарда (кардиомиопатии)
• Дилатационные: идиопатическая, ишемическая, семейная.
• Эндокринные: диабетическая, гипертиреоидная, ожирения.
• Токсические: алкогольная, кокаиновая, вызванная терапией рака.
• Воспалительные: миокардиты, болезни соединительной ткани, СПИД.
• Другие: тахиаритмическая, послеродовая, сепсис-индуцированная, перегрузка железом, амилоидоз, саркоидоз, стрессовая (Такоцубо).
Перегрузка миокарда
• Артериальная гипертензия.
• Пороки сердца.
• Тахиаритмии, желудочковая экстрасистолия.
Причины смерти пациентов с сердечной недостаточностью
ССЗ — сердечно-сосудистые заболевания. Christopher M, et al. Am Heart J. 2010;159:841–9.
ПАТОГЕНЕЗ
• Нарушение сердечной функции: повышение легочного капиллярного давления, снижение альвеоло-капиллярной диффузии газов.
• Нарушение периферического кровотока почек, мышц.
• Активация нейроэндокринной системы: катехоламины, ангиотензин 2, альдостерон, натрийуретические пептиды.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ
• Утомляемость.
• Одышка (кашель) при нагрузке, ночью.
• Ортопноэ уменьшает одышку и кашель.
• Цианоз.
• Влажные хрипы в нижних отделах легких с обеих сторон.
• Гепатомегалия.
• Симметричные отеки ног.
Проявления AL амилоидоза
ПРИЧИНЫ НЕСЕРДЕЧНЫХ СИММЕТРИЧНЫХ ОТЕКОВ НОГ
• Правожелудочковая недостаточность (болезни легких, легочная эмболия).
• Гипопротеинемия (нарушение питания, энтеропатии, печеночная недостаточность, нефротический синдром).
• Нефропатии.
• Тромбозы, сдавление в системе нижней полой вены.
• Цирроз печени.
• Длительное пребывание в вертикальном положении.
• Беременность.
• Идиопатические отеки женщин.
Окружающая температура и госпитализации
Levin R, et al. PLoS One. 2018;13:e0190733.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Эхокардиография: сократимость левого желудочка снижена (ФВЛЖ <40%) или сохранена (ФВЛЖ ≥50%), расслабление левого желудочка нарушено.
• Дисатолический стресс-тест: E/e’ ≥15.
• Электрокардиография: перенесенный инфаркт миокарда, аритмии.
• Рентгенография, ультразвуковое исследование грудной клетки: застой в легких.
• Коронарная ангиография: ишемическая кардиомиопатия.
• Магнитно-резонансная томография: болезни миокарда.
• Биопсия миокарда: миокардит.
• Общий анализ крови: гемоглобин.
• Биохимия: натрий, калий, железо, ферритин, трансферрин, мозговой натрийуретический пептид, прокальцитонин.
• Генетические тесты.
Гипонатриемия и госпитальная смертность
OPTIMIZE-HF. Eur Heart J. 2007;28:980–8.
NT-proBNP ПРИ ОСТРОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• <300 пг/мл: острая СН маловероятна.
• >450 пг/мл у пациентов до 50 лет.
• >900 пг/мл у пациентов 50–75 лет .
• >1800 пг/мл у пациентов >75 лет.
ПРИЧИНЫ ПОВЫШЕНИЯ МОЗГОВОГО НАТРИЙУРЕТИЧЕСКОГО ПЕПТИДА (ACCF/AHA)
• Сердечная недостаточность, включая правожелудочковые синдромы.
• Острый коронарный синдром.
• Ишемия миокарда.
• Болезни миокарда: миокардит, гипертрофия левого желудочка.
• Перикардит.
• Пороки сердца.
• Тахикардия, фибрилляция предсердий.
• Кардиоверсия.
• Несердечные причины: гипоксемия, пожилой возраст, инфекция (сепсис, тяжелая пневмония), анемия, почечная недостаточность, цирроз печени, критические болезни, токсические/метаболические повреждения (интоксикация, химиотерапия рака).
Ультразвуковое исследование легких
Слева норма, справа отек легких.
ЭХОКАРДИОГРАФИЧЕСКИЕ НОРМЫ (ASE/ESE)
| Показатель | Женщины | Мужчины |
| Левый желудочек | ||
| КCР, мм | ≤35 | ≤40 |
| КДР, мм | ≤52 | ≤58 |
| КДР/ППТ, мм/м² | ≤31 | ≤30 |
| КДО, мл | ≤106 | ≤150 |
| КДО/ППТ, мл/м² | ≤61 | ≤74 |
| Масса, г | ≤162 | ≤224 |
| Масса/ППТ, г/м² | ≤95 | ≤115 |
| ТЗС, мм | ≤9 | ≤10 |
| ТМЖП, мм | ≤9 | ≤10 |
| ФВЛЖ, % | ≥54 | ≥52 |
| Правый желудочек | ||
| ПЖ диаметр базальный, мм | ≤41 | |
| КДО/ППТ, мл/м² | ≤74 | ≤87 |
| ФВПЖ, % | ≥45 | |
| Левое предсердие | ||
| ЛП диаметр, мм | ≤38 | ≤40 |
| ЛП диаметр/ППТ, мм/м² | ≤23 | |
| ЛП площадь/ППТ, см²/м² | ≤10. 4 4 | ≤11 |
| ЛП объем, мл | ≤52 | ≤58 |
| ЛП объем/ППТ, мл/м² | ≤34 | |
| Правое предсердие | ||
| ПП диаметр, мм | ≤44 | |
| ПП диаметр/ППТ, мм/м² | ≤25 | |
| ПП объем/ППТ, мл/м² | ≤27 | ≤29 |
| Клапаны сердца | ||
| Аортальный клапан площадь, см² | 2.5–4.5 | |
| Аортальный клапан ΔP, мм рт. ст. | <5 | |
| Митральный клапан площадь, см² | 4–6 | |
| Митральный клапан ΔP, мм рт. ст. | <2 | |
| Отношение E/e’ | <8 | |
| Митральный поток, E/A | 1–2 | |
| Сосуды | ||
| Нижняя полая вена, мм | ≤21 | |
КДР — конечно-диастолический размер, КДО — конечно-диастолический объем, ЛП — левое предсердие, ПП — правое предсердие, ПЖ — правый желудочек, ППТ — площадь поверхности тела, ФВЛЖ — фракция выброса левого желудочка, ТЗС — толщина миокарда задней стенки,ТМЖП — толщина межжелудочковой перегородки.
Сравнение фракции выброса левого желудочка
МРТ — магнитнорезонансная томография. Wood P et al. Echocardiography. 2014;31:87–100.
КРИТЕРИИ ДИАСТОЛИЧЕСКОЙ ДИСФУНКЦИИ (ASE/EACVI)
Наличие 3 из следующих критериев:
• Индекс объема левого предсердия >34 мл/м².
• Среднее E/e’ ≥15.
• Септальная скорость e’ <7 см/с или лательная скорость <10 см/с.
• Скорость трикуспидальной регургитации >2.8 м/с.
КЛАССИФИКАЦИЯ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (ESC)
• Фракция выброса левого желудочка (ФВЛЖ): сниженная (<40%, систолическая), промежуточная (40–49%), сохраненная (≥50%, диастолическая).
• Тяжесть: I–IV функциональный класс (NYHA).
• Течение: компенсация, декомпенсация (острая сердечная недостаточность).
• Стадии: I, IIA, IIБ, III (РКО) или A, B, C, D (AHA/ACC, ESC).
Рентгенография грудной клетки
Односторонний отек легких у пациента с инфарктом миокарда и митральной регургитацией.
КЛАССИФИКАЦИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ ФУНКЦИОНАЛЬНАЯ (NYHA)
• I ФК: обычная физическая активность без усталости, одышки или сердцебиения.
• II ФК: обычная физическая активность вызывает усталость, одышку или сердцебиение.
• III ФК: небольшая физическая активность вызывает симптомы.
• IV ФК: симптомы даже в покое и усиливаются при любой физической активности.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Стабильная стенокардия III ФК, инфаркт миокарда (2018). Хроническая сердечная недостаточность с ФВЛЖ 32%, декомпенсация. [I20.8]
□ Дилатационная кардиомиопатия, БЛПНГ (240 мс), ХСН с ФВЛЖ 26%, III ФК, IIБ. [I42.0]
□ Гипертоническая болезнь. Постоянная фибрилляция предсердий. Хроническая сердечная недостаточность с сохраненной ФВ, II ФК. Кашель (эналаприл). [I11.0]
Кашель (эналаприл). [I11.0]
□ Острый миокардит, частая желудочковая экстрасистолия, cердечная недостаточность. [I40.9]
□ Инфаркт миокарда (2016, 2018). ХСН с промежуточной ФВ, II ФК. [I22]
АЛГОРИТМ ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
аМКР — антагонисты минералокортикоидных рецепторов, БРА — блокаторы рецепторов ангиотензина, иАПФ — ингибиторы ангиотензин-превращающего фермента, иНГЛТ-2 — ингибиторы натрий-глюкозного котранспортера-2, ФВЛЖ — фракция выброса левого желудочка.
ПРОФИЛАКТИКА СИМПТОМНОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Отказ от курения табака.
• Антигипертензивное лечение.
• Статины у пациентов с коронарной болезнью или высоким риском коронарной болезни.
• Антигипергликемическое лечение (ингибиторы натрий-глюкозного котранспортера-2).
• Ингибиторы ангиотензинпревращающего фермента при асимптомной систолической дисфункции левого желудочка, коронарной болезни.
• Бета-блокаторы при асимптомной систолической дисфункции левого желудочка и анамнезом инфаркта миокарда.
• Реваскуляризация миокарда.
• Отказ от кардиотоксичных агентов.
Эффективность ингибитора рецепторов ангиотензина и неприлизина
PARADIGM-HF. N Engl J Med. 2014;371:993–1004.
ПОДДЕРЖИВАЮЩЕЕ ЛЕЧЕНИЕ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (ACC/AHA; ESC)
• Cоль и жидкость: <6 г/сут, жидкость 1.5–2 л/сут.
• Титровать дозы до максимально эффективных.
• Ингибиторы ангиотензинпревращающего фермента: эналаприл 2.5–20 мг 2 раза, рамиприл 1.25–10 мг, лизиноприл 2.5–40 мг.
• Блокаторы рецепторов ангиотензина: валсартан 40–160 мг 2 раза, кандесартан 4–32 мг, лозартан 25–150 мг.
• Сакубитрил-вальсартан 100–200 мг 2 раза.
• Антагонисты альдостерона: спиронолактон 12.5–50 мг, эплеренон 25–50 мг.
• Диуретики: торсемид 5–20 мг, гидрохлоротиазид 25–100 (200) мг.
• Бета-блокаторы: карведилол 3. 125–50 мг 2 раза, метопролола сукцинат 12.5–200 мг, бисопролол 1.25–10 мг.
125–50 мг 2 раза, метопролола сукцинат 12.5–200 мг, бисопролол 1.25–10 мг.
• Другие препараты: ингибиторы натрий-глюкозного котранспортера-2, верицигуат, дигоксин, ивабрадин, железа карбоксимальтозат.
• Профилактика инфекции: вакцинация против гриппа.
• Антиаритмическое лечение: амиодарон, катетерная абляция при фибрилляции/трепетании предсердий, частой желудочковой экстрасистолии.
Эффективность ингибитора натрий-глюкозного котранспортера-2
McMurray J, et al. N Engl J Med. 2019.
ЛЕЧЕНИЕ ДЕКОМПЕНСАЦИИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Кислород.
• Ограничение соли до 5–8 г/сут и жидкости до 1.5–2 л/сут.
• Можно продолжить прием бета-блокаторов.
• Инфузия нитроглицерина при АД ≥90 мм рт. ст.
• Внутривенное введение петлевых диуретиков (повторные болюсы, инфузия фуросемида 10–40 мг/ч).
• Эналаприл.
• Дигоксин.
• Допамин, левосимендан при гипотензии и снижении перфузии.
• Профилактика тромбоэмболий: гепарин 5000 ед 2 раза п/к, дальтепарин 5000 ед п/к, эноксапарин 40 мг 1 раз п/к, фондапаринукс 2.5 мг п/к 1 раз.
Влияние ограничения натрия на исходы сердечной недостаточности (HART)
Doukky R, et al. JACC Heart Fail. 2016;4:24–35.
ЛЕЧЕНИЕ РЕФРАКТЕРНЫХ ОТЕКОВ
• Ограничение соли ≤5 г/сут [ESC] и воды до 1–1.5 л/сут.
• Ограничение НПВС, в том числе и селективных.
• Повышение дозы (фуросемид до 600 мг/сут, торасемида до 200 мг/сут) и частоты приема диуретиков.
• Внутривенное (повторные болюсы, инфузия фуросемида 10–40 мг/ч) введение диуретиков.
• Комбинация диуретиков (фуросемид + тиазид + ингибитор натрий-глюкозного котранспортера-2).
• Допамин.
• Снижение дозы эналаприла.
ЛЕЧЕНИЕ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ С ФВЛЖ 40–49%
• Контроль АД: бета-блокаторы, кандесартан, сакубитрил-валсартан, спиронолактон.
• Диуретики: отеки, перегрузка объемом.
• Коронарная реваскуляризация: неэффективность медикаментозной терапии.
• Лечение фибрилляции предсердий: контроль ЧСС (бета-блокаторы, верапамил).
Терапия активации барорефлекса
Zile M, et al. J Am Coll Card. 2020;1:1–13.
ИНВАЗИВНОЕ ЛЕЧЕНИЕ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Интервенционные вмешательства
• Реваскуляризация миокарда (коронарное шунтирование, внутрикоронарное вмешательство).
• Сердечная ресинхронизирующая терапия (СРТ).
• Имплантируемый кардиовертер-дефибриллятор (ИКД).
• Комбинированные устройства (СРТ-Д).
• Стимуляторы барорецепторов (Barostim Neo).
• Хирургия
• Коррекция митральной регургитации.
• Помощники левого желудочка (чрескожные, внутриаортальные).
• Трансплантация сердца.
Зависимость между смертностью и пользой ИКД (SCD-HeFT)
ПОКАЗАНИЯ ДЛЯ ИМПЛАНТИРУЕМЫХ КАРДИОВЕРТЕРОВ-ДЕФИБРИЛЛЯТОРОВ (ESC)
• Для снижения риска внезапной смерти и общей смертности у пациентов после желудочковой тахиаритмии с нестабильной гемодинамикой и ожидаемой продолжительностью жизнью >1 года в хорошем функциональным состоянии.
• Для снижения риска внезапной смерти и общей смертности у пациентов с сердечной недостаточностью II–III ФК и ФВЛЖ ≤35%, обсусловленных коронарной болезнью (≥40 дней после инфаркта миокарда) или дилатационной кардиомиопатией, несмотря на оптимальную медикаментозную терапию в течение ≥3 мес, с ожидаемой продолжительностью жизнью >1 года в хорошем функциональном состоянии.
• Асимптомная систолическая дисфункция ЛЖ (ФВЛЖ ≤30%) ишемической природы (≥40 дней после инфаркта миокарда) или вследствие неишемической дилатационной кардиомиопатии для профилактики внезапной смерти и увеличения продолжительности жизни.
Длительность QRS и эффективность сердечной ресинхронизирующей терапии
Poole J, et al. J Am Coll Cardiol. 2016;67:1104–17.
ПОКАЗАНИЯ ДЛЯ РЕСИНХРОНИЗИРУЮЩЕЙ ТЕРАПИИ (ESC)
• Пациенты с сердечной недостаточностью и синусовым ритмом, при QRS ≥130 мс и БЛПНГ, с ФВЛЖ ≤35%, несмотря на оптимальное медикаментозное лечение, для улучшения симптомов, снижения заболеваемости и смертности.
• Пациенты с сердечной недостаточностью и синусовым ритмом, при QRS ≥150 мс и не-БЛПНГ, с ФВЛЖ ≤35%, несмотря на оптимальное медикаментозное лечение, для улучшения симптомов, снижения заболеваемости и смертности.
классификация сердечной недостаточности у детей
КЛАССИФИКАЦИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ У ДЕТЕЙ.
До настоящего времени наиболее удобной для определения стадии ХСН (НК) с учетом правожелудочковой и левожелудочковой недостаточности у детей с четкими клиническими критериями является классификация, предложенная Н.А. Белоконь.
Изолированная оценка право- и левожелудочковой сердечной недостаточности особую важность приобретает в детском возрасте, так как позволяет дифференцированно подойти к лечению этих пациентов.
При оценке тяжести ХСН должны сохраняться 2 принципа: оценка стадии (на основании клинических проявлений) и функционального состояния пациента.
Классификация сердечной недостаточности у детей по Н. А.Белоконь (1987)
А.Белоконь (1987)
стадия | Левожелудочковая недостаточность | Правожелудочковая недостаточность |
I | Сердечная недостаточность отсутствует в покое и появляется после нагрузки в виде одышки и тахикардии | |
II А | Число сердечных сокращений увеличено на 15-30% в 1 мин. Число дыханий увеличено на 30- 50% | Печень выступает на 2-3 см из-под края реберной дуги
|
II Б | Число сердечных сокращений увеличено на 30-50% в 1 мин. Возможен акроцианоз, навязчивый кашель, влажные мелкопузырчатые хрипы | Печень выступает на 3-5 см из-под края реберной дуги, возможна пастозность, набухание шейных вен
|
III | Число сердечных сокращений увеличено на 50-60% в 1 мин. Число дыханий увеличено на 70- 100% Клиническая картина предотека легких
| Гепатомегалия, отечный синдром, гидроперикард, асцит
|
Наибольшие трудности в детской кардиологии представляет определение функционального класса ХСН, особенно у детей раннего и дошкольного возраста. В западных исследованиях для определения функционального класса ХСН у детей раннего возраста используется классификация Ross Недостатком этой классификации является оценка гемодинамической перегрузки только малого круга кровообращения, без четких количественных критериев.
Классификация функциональных классов хронической сердечной недостаточности по Ross R.D. (1987)
КЛАСС | ИНТЕРПРЕТАЦИЯ |
I | Нет симптомов |
II | Небольшие тахипное или потливость при кормлении у грудных детей. Диспное при нагрузке у старших детей. |
III | Выраженные тахипное или потливость при кормлении у грудных детей. Удлиненное время кормления, задержка роста вследствие сердечной недостаточности. Выражен- ное диспное при нагрузке у старших детей. |
IV | В покое имеются такие симптомы как тахипное, втяжение мышц, «хрюканье», потливость. |
У детей школьного возраста и подростков следует шире использовать Национальную классификацию ХСН (2002), принятую Всероссийским научным обществом кардиологов (ВНОК) и Обществом специалистов по сердечной недостаточности (ОССН), которая предусматривает объединение существующей по настоящее время классификации стадий ХСН (В.Х.Василенко и Н.Д.Стражеско) и ФК (Нью-Йоркской ассоциацией кардиологов (NYHA) и определяет стадийность процесса и функциональные возможности пациента.
Национальная классификация ХСН (ОССН, 2002г.)
| Стадии ХСН |
| Функциональные классы ХСН |
I | Начальная стадия заболевания (поражения) сердца. | I ФК | Ограничения физической активности отсутствуют: привычная физическая активность не сопровождается быстрой утомляемостью, появлением одышки или сердцебиения. Повышенную нагрузку больной переносит, но она может сопровождаться одышкой и/или замедленным восстановлением сил. |
II А | Клинически выраженная стадия заболевания. Нарушения гемодина-мики в одном из кругов кровообращения, выраженные умеренно. | II ФК | Незначительное ограничение физичес -кой активности: в покое симптомы отсутствуют, привычная физическая активность сопровождается утомляемостью, одышкой или сердцебиением. |
IIБ | Тяжелая стадия заболевания (поражения) сердца. | III ФК | Заметное ограничение физической активности: в покое симптомы отсутствуют, физическая активность меньшей интенсивности по сравнению с привычными нагрузками сопровожда — ется появлением симптомов. |
III | Конечная стадия поражения сердца. Выраженные изменения гемоди- намики и тяжелые (необратимые) структурные изменения органов- мишеней (сердца, легких, сосудов, головного мозга, почек). | IV | Невозможность выполнить какую-либо нагрузку без появления дискомфорта; симптомы присутствуют в покое и усиливаются при минимальной физи-ческой активности.
|
ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ У БОЛЬНЫХ С НИЖНИМИ ИНФАРКТАМИ МИОКАРДА: ЭТИОЛОГИЯ, ПРИЧИНЫ РАЗВИТИЯ И КЛИНИЧЕСКАЯ ХАРАКТЕРИСТИКА | Сайганов
1. Ардашев А.В. Клиническая аритмология // М.: «МЕДПРАКТИКА-М».-2009.-1220 с.
Ардашев А.В. Клиническая аритмология // М.: «МЕДПРАКТИКА-М».-2009.-1220 с.
2. Ганелина И.Е. Атеросклероз коронарных артерий и ишемическая болезнь сердца // СПб.: «Наука».-2004.-260 с.
3. Гришкин Ю.Н. Дифференциальная диагностика аритмий. Атлас электрокардиограмм и внутрисердечных электрограмм с подробными комментариями // СПб.: «Фолиант».-2009.-496 с.
4. Донецкая О.П., Евдокимова М.А., Осмоловская В.С. и др. Прогностическая значимость мерцательной аритмии у перенесших острый коронарный синдром больных // Кардиология.-2009.-№1.-С. 19-24.
5. Егоров Д.Ф. Мерцательная аритмия // СПб, Ижевск, Москва.-1998.-329 с.
6. Кушаковский М.С. Аритмии сердца // СПб.: «Фолиант».-2007.-672 с.
Кушаковский М.С. Аритмии сердца // СПб.: «Фолиант».-2007.-672 с.
7. Сыркин А.Л. Инфаркт миокарда.-3-е изд., перераб. и доп. // М.: Мед. информ. агенство.-2003.- 466 с.
8. Янушкевичус З.И., Бредикис Ю.Ю., Лукошявичюте А.И., Забела П.В. Нарушения ритма и проводимости сердца // М.: Медицина.-1984.-364 с.
9. Berton G., Cordiano R., Cucchini F. et al. Atrial fibrillation during acute myocardial infarction: association with all-cause mortality and sudden death after 7-year of follow-up // Int J Clin Pract.-2009.-Vol. 63.-№ 5.-P. 680- 682.
10. Bunc M., Starc R., Podbregar M., Brucan A. Conversion of atrial fibrillation into a sinus rhythm by coronary angioplasty in a patient with acute myocardial infarction // Eur J Emerg Med.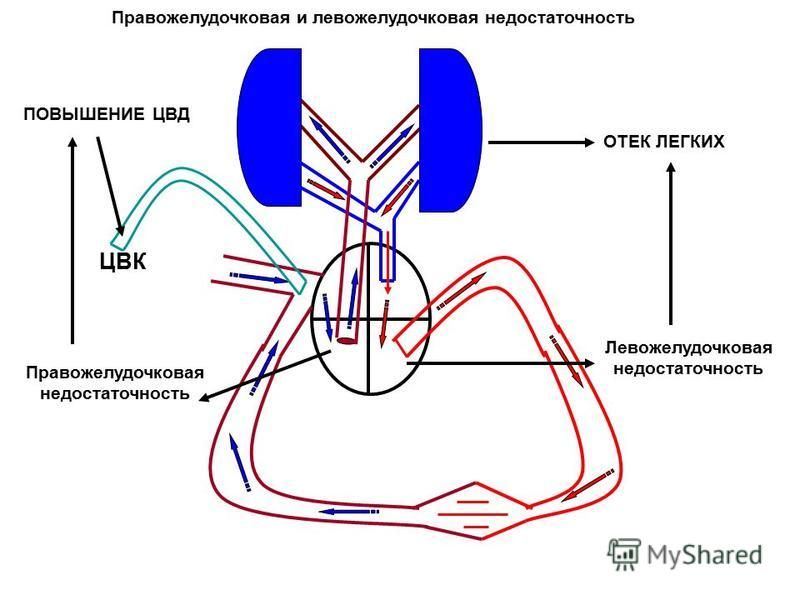 -2001.-Vol. 8.-№ 2.-P. 141-145.
-2001.-Vol. 8.-№ 2.-P. 141-145.
11. Goldberg R.J., Yarzebski J., Lessand D. et al. Recent trends in the incidence rates of and death rates from atrial fibrillation complicating initial acute myocardial infarction: a community-wide perspective // Am Heart J.-2002.-Vol. 143.-P. 519-527.
12. Kobayashi Y., Kato T., Takano T., Hayakawa H. Paroxysmal atrial fibrillation and flutter associated with acute myocardial infarction; hemodynamic evaluation in relation to the development of arrhythmias and prognosis // Jpn Circ J.-1992.-Vol. 56.-P. 1-11.
13. Lau D.H., Huynh L.T., Chew D.P. et al. Prognostic impact of types of atrial fibrillation in acute coronary syndromes // Am J Cardiol.-2009.-Vol. 104.-P. 1317-1323.
14. Lehto M., Shapinn S., Dickstein K. et al. Prognostic risk of atrial fibrillation in acute myocardial infarction complicated by left ventricular dysfunction: the OPTIMAAL experience // Eur Heart J.-2005.-Vol. 26.-P. 350-356.
Lehto M., Shapinn S., Dickstein K. et al. Prognostic risk of atrial fibrillation in acute myocardial infarction complicated by left ventricular dysfunction: the OPTIMAAL experience // Eur Heart J.-2005.-Vol. 26.-P. 350-356.
15. Pang P.S., Gheorghiade M. Special cases in acute heart failure syndromes: atrial fibrillation and wide complex tachycardia // Heart Fail Clin.-2009.-Vol. 5.-P. 113-123.
16. Patane S., Marte F., Di Bella G., Chiribiri A. Conduction disturbances and paroxysmal atrial fibrillation during acute inferior myocardial infarction // Int J Cardiol.-2008.-Vol. 129.-P. 37-40.
17. Patane S., Marte F., Di Bella G. Changing axis deviation with changing bundle branch block and new-onset of atrial fibrillation during acute myocardial infarction // Int J Cardiol.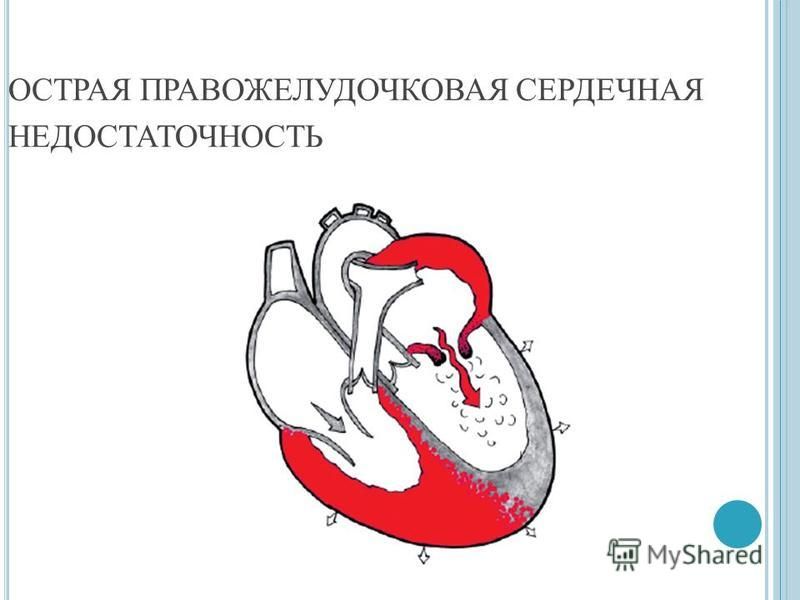 -2009.-Vol. 132.-P. 128-130.
-2009.-Vol. 132.-P. 128-130.
18. Saczynski J.S., McManus D., Zhou Z. et al. Trends in atrial fibrillation complicating acute myocardial infarction // Am J Cardiol.-2009.-Vol. 104.-P. 169-174.
19. Shakir D.K., Arafa S.O. Right atrial infarction, atrial arrhythmia and inferior myocardial infarction form a missed triad: a case report and review of the literature // Can J Cardiol.-2007.-Vol. 23.-P. 995-997.
20. Sugiura T., Iwasaka T., Takahashi N. et al. Atrial fibrillation in inferior wall Q-wave acute myocardial infarction // Am J Cardiol.-1991.-Vol. 67.-P. 135-136.
21. Tilling L.,Clapp B. Atrial fibrillation in myocardial infarction: predictors and prognosis // Int J Clin Pract. -2009.-Vol. 63.-P. 712-721.
-2009.-Vol. 63.-P. 712-721.
22. Vargas-Barron J., Roldan J., Espinola-Zavaleta N. et al. Prognostic implications of right atrial ischemic dysfunction in patients with biventricular inferior infarction: transesophageal echocardiographic analysis // Echocardiography. — 2001.-Vol. 18.-P. 105-112.
23. Yilmaz R., Demirbag R., Durmus I._et al. Association of stage of left ventricular diastolic dysfunction with P wave dispersion and occurrence of atrial fibrillation after first acute anterior myocardial infarction // Ann Noninvasive Electrocardiol.-2004.-Vol. 9.-P. 330-338.
24. Zoni Berisso M., Carratino L., Ferroni A. et al. The relation between supraventricular tachyarrhythmias and left ventricular dysfunction after acute myocardial infarction // Acta Cardiol. -1988.-Vol. 43.-P. 689-701.
-1988.-Vol. 43.-P. 689-701.
Правожелудочковая сердечная недостаточность — симптомы и лечение острой и хронической формы
Федоров Леонид Григорьевич
Правожелудочковая недостаточность встречается гораздо реже левожелудочковой, но представляет не меньшую опасность для здоровья больного. В результате нарушения тока крови в малом круге кровообращения развиваются серьезные осложнения, которые требуют срочной медицинской помощи. Прогноз при патологии чаще неблагоприятный, но его можно улучшить правильным лечением.
Особенности патологии
Правожелудочковой недостаточностью является патология, для которой характерно снижение функций правого желудочка сердца. Это происходит, если мышечная ткань правого отдела подверглась повреждению или при тяжелых патологиях бронхов и легких.
- Нормальная работа камер сердца зависит от поочередных сокращений, при этом происходит движение крови к правым отделам, после этого к легким, и после насыщения в альвеолах кислородом кровь поступает в левую часть сердца.

- В связи с патологическими процессами в артериальных сосудах, тканях легких или сердечной мышце кровь не полностью выходит из правого предсердия в легочное артерию, из-за чего его стенки растягиваются, и наблюдается переполнение желудочка кровью.
- При этом происходит повышение давления крови в мелких и крупных сосудах легких, в легочной артерии, которая отходит от правого предсердия.
Таким образом, сердце старается проталкивать кровь в легочную артерию с высоким давлением, но у него не получается. Это приводит к застою венозной крови в головном мозге, печени, подкожно-жировой клетчатке, почках и других внутренних органах.
Правожелудочковая сердечная недостаточность и проблемы ее лечения стали объектом внимания современной кардиологии совсем недавно. Раньше она рассматривалась как одно из осложнений болезней сердца.
Однако, в медицинской статистике на ее долю приходится около 10 процентов заболеваний сердечно-сосудистой системы. По этой причине многие врачи-кардиологи выделяют этот вид сердечной недостаточности в отдельное заболевание.
Основная группа риска – мужчины старше 40 лет и лица, страдающие врожденными пороками миокарда.
Заболевание выражается в неспособности мускулатуры правого желудочка сокращаться с достаточной силой.
Вследствие этого венозная кровь выбрасывается в легочную артерию не полностью, и каждая новая порция приводит к повышению давления на стенку желудочка и вызывает ее увеличение.
Возникает застой в большом круге кровообращения, снижается поступление крови в легкие, затрудняется доступ кислорода в организм.
Формы заболевания
В виде врожденной аномалии это заболевание встречается крайне редко. Чаще всего оно носит вторичный характер и является следствием легочной гипертензии различного происхождения и хронической недостаточности левого желудочка.
Правосторонняя сердечная недостаточность по форме протекания бывает:
- острой – в течение нескольких дней (а в некоторых случаях и часов) происходит катастрофически быстрое повышение давления в полости легочной артерии, влекущее за собой расширение правого желудочка, остановку сердечной мышцы вследствие недостаточного кровоснабжения и смертельный исход;
- хронической – увеличение правого желудочка происходит за счет мышечной массы в следствие постепенного прижизненного нарастания легочной гипертензии и заканчивается также прекращением сокращений сердечной мышцы вследствие недостаточного кровоснабжения.

Причины
Острая форма заболевания чаще всего является следствием резкого повышения давления в устье легочной артерии больше 25 мм рт. ст. вследствие:
- приступа бронхиальной астмы в тяжелой форме – вследствие сокращения гладкой мускулатуры его стенок происходит сужение просвета бронхов и наступает кислородное голодание, провоцирующее увеличение давления крови в легочной артерии;
- попадания воздуха в плевральную полость грудной клетки (пневмоторакс), вызванного механическим повреждением ее стенок или разрушением легочной ткани и вызывающего сжатие легкого и прекращение поступления кислорода в организм;
- плеврита в экссудативной форме – накапливающаяся в плевральной полости воспалительная жидкость сдавливает легкое;
- закупорки (тромбоэмболии) одной из веток легочной артерии оторвавшимся тромбом;
- отравление кардиотропными препаратами;
- хроническая форма правожелудочковой недостаточности связана с обширным кругом заболеваний.
 Она возникает при
Она возникает при - заболеваниях легких незаразного происхождения – хронической пневмонии, пневмокониозах, саркоидозе, фиброзирующем альвеолите, опухолях легких;
- инфекциях – например при туберкулезе;
- заболеваниях бронхов – бронхоэктазах, бронхиальной астме, эмфиземе легких, хронических бронхитах;
- деформациях грудной клетки и позвоночника вызванных травмами, неправильной осанкой, болезнями обмена веществ например, перенесенным в детстве рахитом;
- заболеваниях, вызывающих нарушения дыхательных рефлексов и поражение центра дыхания;
- сильная степень ожирения при которой диафрагма начинает давить на сердце, препятствуя его нормальной работе;
- патологиях кровеносных сосудов;
- врожденных пороках – недостаточности трехстворчатого и митрального клапанов;
- заболеваниях перикарда и миокарда – ишемическая болезнь сердца, различные кардиомиопатии.
Правожелудочковая недостаточность является причиной серьезных осложнений – сердечного инфаркта, варикоза, цирроза печени, хронической язвы желудка и двенадцатиперстной кишки, а также геморроя.
Хроническая форма болезни имеет две стадии – компенсированную и декомпенсированную. При компенсированной стадии правый желудочек еще справляется возрастающей нагрузкой.
В таком состоянии больной может прожить довольно долго.
Если причины, вызывающие постоянный рост нагрузок, вовремя не устранены, то вскоре наступает декомпенсированная стадия, заканчивающаяся гибелью в результате остановки сердца.
Симптомы и диагностика
Симптомы могут совпадать с признаками ряда других заболеваний, поэтому окончательный диагноз может поставить только врач-кардиолог на основании результатов МРТ, УЗИ и ЭКГ биохимических анализов. Характерными симптомами при острой правосторонней сердечной недостаточности являются
- одышка и удушье;
- кашель с кровохарканьем;
- резкие боли в груди;
- резкое падение артериального давления;
- набухание шейных вен;
- синюшность кожных покровов;
- При хронической форме проявляются характерные симптомы:
- приступы тахикардии и аритмии;
- быстрая утомляемость;
- отеки грудной (гидроторакс) и брюшной (асцит) полостей, а также нижней части тела;
- боли в области печени;
- сильное истощение;
Биохимический анализ крови показывает увеличение числа эритроцитов и лейкоцитов, повышенный гемоглобин и низкое значение СОЭ, указывающие на возможное наличие легочной гипертензии.
ВАЖНО! Поставить точный диагноз позволяют результаты исследований методами инструментальной диагностики – эхокардиографии (ЭхоКГ) – разновидности УЗИ, электрокардиографии (ЭКГ), рентгенографии.
Самые точные данные предоставляет эхокардиография. С ее помощью можно получить полную картину изменений в сердце, зафиксировать утолщение стенок правого желудочка, недостаточное поступление крови в легочную артерию и скорость кровотока. Зачастую этого достаточно для окончательной установки диагноза.
Рентгеновские снимки позволяют установить увеличение легочной артерии, патологические изменения стенок желудочков сердца и легких.
Электрокардиограмма является хорошим средством диагностирования при хронической форме, протекающей в скрытом виде. Она позволяет оценить работоспособность сердечной мышцы и выявить нарушения до того как они не перешли в открытую форму.
Лечение
При лечении правожелудочковой сердечной недостаточности основное внимание уделяется снижению и ликвидации венозного застоя крови. С этой целью проводятся:
- удаление излишка жидкости из крови – производится с помощью подбора индивидуальных доз сильных мочегонных средств – диуретиков;
- усиление сокращения правого предсердия в период систолы – путем индивидуального подбора дозы препарата из группы сердечных гликозидов;
- снижение вероятности возникновения спазма кровеносных сосудов, затрудняющего работу сердца, – с помощью ингибиторов АПФ.
ВАЖНО! Эти меры принесут результат при комплексном медикаментозном лечении, включающем в себя повышение концентрации кислорода в крови, устранение легочной гипертензии и сосудистого сопротивления, разжижение крови.
Радикальным методом лечения является хирургическое вмешательство. Его применяют только в случаях, когда остальные методы себя исчерпали или доказана их неэффективность. При операциях на сердце применяют следующие методы:
При операциях на сердце применяют следующие методы:
- предсердная септостомия – перфорация средостения в области предсердий, для создания канала сброса излишнего объема крови из правого желудочка в левый. Она позволяет снизить вероятность обмороков и даже повысить выносливость организма, но при этом возникает риск артериальной гипоксемии и возможной смерти пациента.
- исключение правого желудочка – применяется в стадии декомпенсации врожденной правожелудочковой недостаточности.
- реставрация правого желудочка при имплантации клапана легочной артерии – перспективная операция, которая пока не имеет достаточной базы наблюдений, позволяющих доказать ее эффективность.
ВАЖНО! Описанные хирургические операции имеют ограничения и являются крайней мерой. Принятие решения об их проведении исключительная прерогатива врача.
Лучшая защита – это профилактика
Профилактика развития правожелудочковой сердечной недостаточности для людей, находящихся в группе риска состоит из типичных для сердечников рекомендаций:
- исключить физические нагрузки;
- в питании исключить – алкоголь, высококалорийную пищу, жирные продукты (сало, масло сливочное, свиное мясо), ограничить потребление соли до 5 грамм в сутки, употреблять больше витаминов;
- избегать стрессовых ситуаций.

Если у вас часто возникает одышка, сопровождающаяся тахикардией и режущей болью в грудной клетке – не откладывайте визит к кардиологу.
Прежде чем вести своего ребенка в хоккейный клуб, секцию бокса, рукопашного боя или борьбы – проведите полное медицинское обследование – вовремя не замеченные врожденные сердечные пороки могут искалечить ему жизнь и даже стать причиной преждевременной смерти.
Следует четко понимать, что правосторонняя сердечная недостаточность может долго находиться в дремлющем состоянии и никак себя не проявлять. Если вы находитесь в группе риска описанного заболевания или уже болеете, то самой лучшей стратегией лечения будет предупреждение риска дальнейшего развития заболевания. В ваших силах сделать все, чтобы не довести болезнь до декомпенсированной стадии.
- Евгения Каримова () 13 дней назад
- Дарья () 13 дней назад
- Евгения Каримова, так там же в статье указана) Продублирую на всякий случай — официальный сайт NORMIO
. - Иван 13 дней назад
Елена Петровна () Только что
Спасибо Вам огромное! Полностью вылечила гипертонию с помощью NORMIO
.
Евгения Каримова () 2 недели назад
Помогите!!1 Как избавиться от гипертонии? Может какие народные средства есть хорошие или что-нибудь из аптечных приобрести посоветуете???
Дарья () 13 дней назад
Ну не знаю, как по мне большинство препаратов — полная фигня, пустатая трата денег. Знали бы вы, сколько я уже перепробовала всего.. Нормально помог только NORMIO (кстати, по спец. программе почти бесплатно можно получить).
Знали бы вы, сколько я уже перепробовала всего.. Нормально помог только NORMIO (кстати, по спец. программе почти бесплатно можно получить).
Пила его 4 недели, уже после первой недели приема самочувствие улучшилось. С тех пор прошло уже 4 месяца, давление в норме, о гипертонии и не вспоминаю! Средство иногда снова пью 2-3 дня, просто для профилактики.
А узнала про него вообще случайно, из этой статьи..
P.S. Только вот я сама из города и у нас его в продаже не нашла, заказывала через интернет.
Это далеко не новость. Об этом препарате уже все знают. А кто не знает, тех, видимо давление не мучает.
Соня 12 дней назад
А это не развод? Почему в Интернете продают?
Юлек36 (Тверь) 12 дней назад
Соня, вы в какой стране живете? В интернете продают, потому-что магазины и аптеки ставят свою наценку зверскую. К тому-же оплата только после получения, то есть сначала получили и только потом заплатили. Да и в Интернете сейчас все продают — от одежды до телевизоров и мебели.
К тому-же оплата только после получения, то есть сначала получили и только потом заплатили. Да и в Интернете сейчас все продают — от одежды до телевизоров и мебели.
Ответ Редакции 11 дней назад
Правожелудочковая недостаточность
Сердечная недостаточность — это нарушения в работе мышц сердца. Чаще всего диагностируется левожелудочковая недостаточность. Но если нарушения касаются малого круга кровообращения, то в этом случае имеет место правожелудочковая недостаточность. Такой синдром очень опасен. Пациенту нужна неотложная терапевтическая помощь.
Причины возникновения правожелудочковой недостаточности
Механизм развития правожелудочковой недостаточности связан с такими изменениями:
- легочной гипертензией, которая дает высокую нагрузку на правый желудочек. Он является более слабым, потому левожелудочковая недостаточность в таком случае не возникает;
- характерно уменьшение притока крови к левому желудочку, что ведет к повышению нагрузки на правый;
- бронхоспазм приводит к тому, что поток крови находит новые пути (справа налево) и создает нагрузку на правый желудочек.

Причины хронической сердечной недостаточности.
То есть патогенез синдрома включает в себя повышение нагрузки на желудочек и уменьшение просвета сосудов. Факторы, по которым возникает синдром, могут отличаться в зависимости от того, в острой или хронической стадии он находится.
Хроническая стадия
- Разнообразные серьезные нарушения системы дыхания.
- Патологии позвоночника или мышечной системы, которые приводят к ограничению движений грудной клетки.
- Нарушение гемодинамики в малом круге, которое может быть связано с внутренним или внешним сдавливанием.
- Наличие врожденного порока сердца или конструктивного перикардита.
- Ожирение, которое ограничивает движения диафрагмы.
Острая стадия
- Отрыв массивного тромба в легочной артерии.
- Клапанный пневмоторакс.
- Сильный, долго не купируемый, приступ бронхиальной астмы.
- Острая обширная пневмония.

- Миокардит.
- Инфаркт тканей миокарда в правом желудочке, или левом с влиянием на правый.
- Повреждения межжелудочковой перегородки.
Симптомы
Проявления правожелудочковой сердечной недостаточности начинаются с того, что появляются признаки застоя малого круга кровообращения и являются неизменными.
- тахикардия;
- понижение давления;
- одышка, ощущение нехватки воздуха;
- боль в грудной клетке, воспринимаемая как давление;
- снижение температуры кожи;
- синюшность конечностей и носогубного треугольника;
- яремные вены становятся заметны, наблюдается их пульсация;
- возможен обморок;
- может возникнуть отек легкого.
Механизм развития недостаточности подразумевает усиление симптоматики. Подключается клиника застоя крови в большом круге, которой обычно сопровождается левожелудочковая недостаточность:
- появляются боли в правом подреберье из-за увеличения печени;
- отекают ноги, а в более тяжелых случаях, и брюшная стенка;
- развиваются асцит и гидроторакс;
- нарушается гемодинамика в почках, что может вызвать серьезные осложнения;
- снижается количество вырабатываемой мочи.

Пациенту с таким симптомами требуется неотложная медицинская помощь.
Возможные виды
Существует несколько классификаций сердечной недостаточности. По характеру течения различают острый и хронический синдром.
- Острая правожелудочковая недостаточность имеет выраженные признаки. Механизм ее развития быстрый, а клиника течения обычно крайне тяжелая. Лечение такой формы не всегда возможно. Часто заканчивается летальным исходом. Острая форма может проявиться в виде отека легких. Но гораздо чаще встречается левожелудочковая недостаточность.
- Хроническая правожелудочковая недостаточность имеет более мягкий и продолжительный механизм развития.
По степени тяжести выделяют четыре вида:
- I — отсутствуют внешние симптомы недостаточности;
- II — наблюдаются небольшие хрипы, слабая степень;
- III — растет количество хрипов, более выраженная степень;
- IV — очень низкое давление, кардиогенный шок.

Есть еще одна классификация, которая делит механизм развития синдрома на три стадии:
- HI — скрытая стадия. Физическая нагрузка вызывает одышку и сердцебиение. Снижается общая трудоспособность. Показатели гемодинамики в состоянии покоя не нарушены.
- HII — нарушение гемодинамики наблюдается уже при незначительных нагрузках, а иногда и в состоянии покоя. Делится на два периода:
- HIIA — при небольших физических нагрузках появляется одышка. Присутствуют проявления застоя в малом круге кровообращения: сухой кашель, наличие влажных хрипов и крепитации, случается кровохарканье. Ощущается сердцебиение и перебои в работе сердца. Вечерами начинают появляться нарушения большого круга кровообращения: незначительные отеки и увеличение печени. Трудоспособность резко падает.
- HIIB — одышка возникает уже в покое. Все симптомы резко усиливаются. Появляются длительные боли, выраженная синюшность тканей, сердечная мышца работает с перебоями.
 Отеки постоянны, печень увеличена. Такие больные полностью нетрудоспособны.
Отеки постоянны, печень увеличена. Такие больные полностью нетрудоспособны. - HIII — конечная стадия, которая не поддается лечению. Синдром вызывает необратимые изменения во внутренних органах. Нарушается обмен веществ, что приводит к полному истощению пациента.
Диагностика
Видео: Сердечная недостаточность – медицинская анимация.
Важными диагностическими критериями для определения правожелудочковой недостаточности являются:
- изменения при объективном осмотре;
- расширение границ сердца;
- систолический шум, который усиливается на вдохе;
- тахикардия;
- слабый пульс;
- изменения в электрокардиограмме;
- характерно затемнение на рентгене.
Если больному назначено серьезное лечение, то может понадобиться дополнительная диагностика:
- проба 6-минутной ходьбы;
- эхо-КГ;
- измерение давления в легочной артерии;
- доплер;
- КТ и МРТ;
- мониторинг работы правого желудочка.

Также должна быть проведена дифференциальная диагностика с тяжелыми заболеваниями легких, которые могут иметь сходный механизм развития.
Лечение
Неотложная медицинская помощь должна быть оказана пациентам, если присутствует право- или левожелудочковая недостаточность. Терапевтические мероприятия направлены на устранение симптомов и лечение основного заболевания. Если синдром находится в острой стадии, то необходимо немедленно убрать причину. Первая помощь должна быть оказана как можно быстрее:
- ликвидировать тромб из легочной артерии;
- снизить легочное давление ганглиоблокаторами и эуфиллином;
- устранить шоковое состояния внутривенным вливанием растворов;
- назначить антибиотики при пневмонии;
- восстановить кровоток при инфаркте;
- купировать приступ бронхиальной астмы кортикостероидами;
- дренировать плевральную полость при пневмотораксе.
Если синдром приобрел хроническое течение, то лечение может быть следующим:
- неотложная терапия мочегонными препаратами — это позволит снизить застойные явления;
- антигипертензивная терапия легочной артерии:
- антагонисты кальциевых каналов;
- ингибиторы ангиотензин-превращающего фермента;
- нитраты;
- адреноблокаторы.

- сердечные гликозиды — помощь при мерцательной аритмии;
- оперативное вмешательство по устранению порока, возможна пересадка сердца. В этом случае прийти на помощь может только кардиохирургическая клиника.
Прогнозы по течению заболевания
Синдром недостаточности правого желудочка часто заканчивается неблагоприятно. Если вовремя не была оказана неотложная первая помощь, пациент может погибнуть.
Но купированный приступ все равно оказывает отрицательное влияние на организм и вызывает осложнения. Это связано с недостаточным кровоснабжением других органов и систем, к чему приводит патогенез заболевания.
В них происходят необратимые изменения.
Если начата неотложная медицинская помощь пациенту, имеющему синдром недостаточности малого круга кровообращения, можно значительно продлить ему жизнь и улучшить ее качество. И, хотя нередко прогноз данного заболевания неблагоприятный, современная медицина дает шанс чувствовать себя лучше.
И, хотя нередко прогноз данного заболевания неблагоприятный, современная медицина дает шанс чувствовать себя лучше.
Правожелудочковая сердечная недостаточность — Доктор
Различные заболевания сердца – одна из наиболее частых причин обращения к врачу.
Предрасположены к подобным патологиям люди пожилого возраста в силу накопления в организме вредных продуктов обмена веществ, изнашивания тканей и замедления процессов регенерации.
Одним из наиболее серьезных кардиологических нарушений является правожелудочковая сердечная недостаточность. Она возникает на фоне других хронических заболеваний и зачастую приводит к развитию опасных для жизни человека осложнений.
Причины возникновения патологии
В медицине принято выделять несколько групп этиологических факторов, приводящих к формированию острой правожелудочковой недостаточности:
- Патологии респираторной системы при отсутствии адекватного лечения имеют ряд серьезных последствий. Газообмен и питание в легких происходят за счет малого круга кровообращения, который берет свое начало в правом желудочке сердца.
 При наличии повреждений дыхательной системы микробные агенты, вирусы, токсины и другие опасные для здоровья вещества могут отрицательно сказываться на функциональной способности сосудов. Это приводит к развитию застойных явлений в малом круге кровообращения, что затрудняет нормальную работу сердца.
При наличии повреждений дыхательной системы микробные агенты, вирусы, токсины и другие опасные для здоровья вещества могут отрицательно сказываться на функциональной способности сосудов. Это приводит к развитию застойных явлений в малом круге кровообращения, что затрудняет нормальную работу сердца. - Нарушения подвижности грудной клетки препятствуют механической стимуляции естественного тока крови по сосудам легких. В норме во время дыхательных движений мышцы — экспираторы и инспираторы — способствуют физиологическому кровообращению за счет своеобразного надавливания на венозную сеть респираторной системы. Таким образом происходит поддержка работы сердца. При наличии повреждений позвоночника, аутоиммунных и различных нейрогенных заболеваний, влияющих на подвижность мышц и суставов грудной клетки, данные механизмы ослабевают, что приводит к развитию патологий.
- Заболевания сосудов малого круга кровообращения повышают нагрузку на правый желудочек и предсердие. Воспалительные процессы и наличие тромбов сужают просвет вен, артерий и капилляров, что требует большей силы и частоты сокращений миокарда.
 Это приводит к его переутомлению и нарушению нормальной функции.
Это приводит к его переутомлению и нарушению нормальной функции. - Врожденные и приобретенные пороки сердца, такие как стеноз устья легочной артерии или недостаточность трехстворчатого клапана, приводят к увеличению диастолического наполнения, а также к систолической перегрузке правого желудочка. Это вызывает либо его перерастяжение, либо местную гипертрофию миокарда, что способствует снижению сердечного выброса.
Основные признаки заболевания
Независимо от причин, вызвавших правожелудочковую сердечную недостаточность, симптомы ее развития одинаковы:
- Снижение артериального давления. Нарушение функций правых отделов сердца со временем приводит к развитию застойных явлений в большом круге кровообращения, который обеспечивает кислородом и питательными веществами множество органов, расположенных в брюшной полости. Характерным признаком подобных нарушений является понижение артериального давления, поскольку сердцу становится сложнее выполнять свою насосную функцию.

- Развитие отеков конечностей – яркий симптом правожелудочковой недостаточности. При наличии застойных явлений просвет сосудов увеличивается, они растягиваются. Это приводит к истончению стенок вен и артерий, через которые жидкая часть крови начинает проникать в ткани, увеличивая их объем. Когда подобные изменения происходят в сосудах брюшной полости, возникает асцит, или водянка.
- На поздних стадиях своего развития правожелудочковая сердечно-сосудистая недостаточность может приводить и к более серьезным осложнениям, а в частности, к формированию отека легких, который проявляется приступами сильного кашля, одышки и удушья.
- Сбои в работе центральной нервной системы также являются характерным симптомом заболевания. Повышенная утомляемость, нарушения сна и раздражительность часто регистрируются у пациентов с правожелудочковой сердечной недостаточностью.
Диагностические мероприятия
Диагностика данного заболевания, как и любой другой кардиологической патологии, происходит поэтапно. Алгоритм выявления сердечной недостаточности включает в себя:
Алгоритм выявления сердечной недостаточности включает в себя:
- Прием кардиолога, во время которого доктор проводит осмотр и аускультацию пациента.
- Взятие анализов крови и мочи для оценки общего состояния организма больного.
- Электрокардиография проводится для проверки функций проводящей системы сердца, а также его сократительного потенциала.
- УЗИ сердца является основным методом диагностики правожелудочковой сердечной недостаточности. Оно позволяет оценить состояние клапанного аппарата, работу миокарда желудочков и предсердий, а также выявить имеющиеся органические повреждения.
- Рентгенологическое исследование грудной клетки проводится при подозрении на участие в патологическом процессе органов дыхательной системы.
Лечение патологии
Лечение правожелудочковой сердечной недостаточности основано на устранении причин ее возникновения, а также борьбе с возможными опасными для жизни осложнениями.
Обзор препаратов
Для терапии подобных кардиологических нарушений используется широкий спектр лекарственных средств. Все они вынесены в отдельные фармакологические группы и направлены на различные звенья патологического процесса:
Все они вынесены в отдельные фармакологические группы и направлены на различные звенья патологического процесса:
- Плазмозамещающие растворы широко применяются при артериальной гипотонии, сопровождающей сердечную недостаточность. Они повышают давление за счет увеличения общего объема циркулирующей крови.
- Бета-адреномиметики обладают кардиостимулирующим эффектом. В случаях, когда внутривенные вливания не приводят к значимому и стойкому повышению артериального давления, используют препараты, стимулирующие специфические нейрорецепторы сердца. Наиболее часто применяемым в таких случаях медикаментом является «Добутамин».
- При повышенном давлении в легочной артерии и наличии риска развития отека легких используют лекарства, способствующие расслаблению сосудов и снижающие нагрузку на правый желудочек за счет борьбы с гипертензией. К таким лекарственным средствам относятся антагонисты кальция, ингибиторы АПФ, нитраты и ряд других.
- Если в патогенезе сердечной недостаточности установлено участие каких-либо нарушений в работе респираторной системы, требуется применение медикаментозных средств для их устранения.
 В качестве терапии инфекционных заболеваний легких и верхних дыхательных путей используются антибиотики, которые вводятся больным внутривенно или внутримышечно. При выявлении у пациента астматического статуса показано применение глюкокортикостероидов в иммуносупрессивных дозировках.
В качестве терапии инфекционных заболеваний легких и верхних дыхательных путей используются антибиотики, которые вводятся больным внутривенно или внутримышечно. При выявлении у пациента астматического статуса показано применение глюкокортикостероидов в иммуносупрессивных дозировках.
Оказание неотложной помощи
Признаки правожелудочковой сердечной недостаточности могут проявляться внезапно. При тяжелом течении заболевания необходимо вызвать врача и приступить к оказанию неотложной помощи:
- Придать больному сидячее положение и обеспечить приток свежего воздуха.
- Наложить венозные жгуты на конечности.
- При развитии терминальных состояний начать проведение реанимационных мероприятий.
При поступлении тяжелого больного с признаками правожелудочковой недостаточности врачи устраняют причины, вызвавшие подобное состояние. Проводится хирургическое удаление тромба, если таковой имеется, дренирование грудной полости для устранения пневмоторакса, а также внутривенное введение «Фуросемида», «Эуфиллина» и «Строфантина» для купирования приступа.
Профилактика заболевания
Предупреждение сердечной недостаточности возможно при соблюдении основных принципов здорового образа жизни. Необходим тщательный и регулярный контроль уровня артериального давления. Отсутствие стресса и соблюдение режима сна и отдыха благотворно сказываются на состоянии сердца и сосудов. Борьба с лишним весом также позволяет поддерживать здоровье сердечно-сосудистой системы.
Регулярные прогулки на свежем воздухе, исключение из рациона жирных, жареных и соленых блюд, а также систематические профилактические визиты к врачу снижают риск возникновения кардиологических заболеваний. Людям, предрасположенным к развитию сердечных патологий, противопоказано курение и употребление алкоголя.
При наличии каких-либо хронических заболеваний необходимо тщательно соблюдать предписания врача.
(1 5,00
Лечение правожелудочковой сердечной недостаточности
Изолированная острая правожелудочковая недостаточность встречается значительно реже, чем левожелудочковая острая сердечная недостаточность.
Это связано с тем, что правый желудочек более устойчив к ишемическому поражению из-за более благоприятного соотношения между потребностью его в кислороде и условиями доставки к нему.
Поэтому чаще всего правожелудочковая недостаточность возникает спустя какое-то время после развития тяжелой левожелудочковой недостаточности.
При острой правожелудочковой недостаточности отмечаются внезапное повышение центрального венозного давления (набухание вен шеи, повышение уровня пульсации внутренней яремной вены), болезненность и увеличение печени, выраженная одышка без ортопноэ (больные обычно предпочитают лежать), тахипноэ, может отмечаться гипотония или клиническая картина шока.
Чем вызывается острая правожелудочковая недостаточность?
- Острая правожелудочковая недостаточность чаще всего наблюдается при следующих состояниях:
- Клиническая картина правожелудочковой недостаточности может развиться при инфаркте правого желудочка, разрыве межжелудочковой перегородки, тромбоэмболии легочной артерии, врожденных и приобретенных пороках сердца.

- Развитие правожелудочковой недостаточности с симптомами застоя может быть обусловлено патологией легочной артерии и правых отделов сердца (обострение хронического заболевания легких с легочной гипертензией, массивная пневмония, тромбоэмболия легочной артерии, дисфункция трикуспидального клапана в результате травмы или инфекции).
- Возможно ее развитие при остром или подостром заболевании перикарда, прогрессировании тяжелой недостаточности левых отделов сердца с вовлечением правых отделов, а также декомпенсации длительно существующего врожденного порока сердца.
- Основные несердечные причин: нефрит, нефротический синдром, конечные стадии заболеваний печени и опухоли, секретирующие вазоактивные пептиды.
- Как правило, развитие правожелудочковой недостаточности обусловлено повышением давления в легочной артерии и вовлечением миокарда правого желудочка в зону некроза и периинфарктного повреждения миокарда.
Симптомы острой правожелудочковой недостаточности
Основные симптомы острой правожелудочковой недостаточности — выраженный венозный застой с большом круге (если нет гиповолемии) и отсутствие застойных явлений в легких.
Клинически правожелудочковая недостаточность проявляется увеличением печени, набуханием шейных вен, появлением периферических и полостных отеков. Отмечается нарастающая тахикардия, снижение артериального давления, цианоз, одышка. Отмечается резкое повышение центрального венозного давления.
На электрокардиограмме острая правожелудочковая недостаточность может проявляться правограммой, острым развитием блокады правой ножки пучка Гисса. «готическим» Р в II, III, aVF
Во всех этих случаях противопоказано применение диуретиков и вазодилататоров. После введения диуретиков или вазодилататоров всегда происходит снижение АД, вплоть до выраженной гипотонии или шока.
При снижении АД показано в/в введение жидкости (плазмозамещающие растворы со скоростью, обеспечивающей поддержание АД на уровне 90-100 мм рт. ст). При недостаточном эффекте применяют инфузию добутамина.
Возможно использование милринона.
- В случаях выраженной рефрактерной гипотонии — инфузия допамина, норадреналина, внутриаортальная контрпульсация, вспомогательное кровообращение.

- В лечении используют мочегонные средства, включая спиронолактон, иногда короткий курс допамина в низкой («диуретической») дозе.
- При развитии правожелудочковой недостаточности венозные вазодилататоры противопоказаны, так как они, уменьшая венозный возврат, снижают сердечный выброс.
- Для коррекции артериальной гипотензии при правожелудочковой недостаточности показано введение плазмозаменителей или плазмы с целью увеличения преднагрузки на правый желудочек в комбинации с добутамином и артериальными вазодилататорами (гидралазин или фентоламин).
Добутамин в комбинации с фентоламином вызывает вазодилатацию периферических артерий, снижает посленагрузку на левый желудочек, давление в левом предсердии и легочной артерии. Это приводит к уменьшению посленагрузки на правый желудочек и возрастанию его выброса.
- Ударный выброс может быть увеличен и путем введения жидкости непосредственно в легочную артерию.
- При легочной инфекции и бактериальном эндокардите показано использование антибиотиков.

- Лечение первичной легочной гипертензии осуществляется антагонистами кальция, оксидом азота или простагландинами.
- Острая правожелудочковая недостаточность лечится основываясь на терапии основного заболевания: при тромбоэмболии легких — назначение гепарина и тромболитическая терапия, при тампонаде — проведение перикардиоцентеза и дренирование полости перикарда, при инфаркте миокарда — тромболитическая терапия или хирургическое лечение.
Общее описание
Общее описание болезни
Правожелудочковая сердечная недостаточность – это патологическое состояние, которое характеризуется неспособностью правого желудочка обеспечить свою основную функцию – перекачивание крови и ее подачу в должном объеме в легочную артерию.
В итоге правый желудочек уже не в состоянии принимать нормальное количество крови из правого предсердия, в которое впадают верхняя и нижняя полые вены.
Кровь застаивается в них, а затем и во всем большом круге кровообращения, в результате чего возникают характерные клинические проявления.
В зависимости от происхождения и особенностей клинического течения, правожелудочковая сердечная недостаточность может быть разделена на следующие формы:
- Застойная недостаточность функции правого желудочка – осложнение левожелудочковой недостаточности, пороков митрального клапана и трехстворчатого клапанов, отдельных форм перикардита, миокардита, кардиомиопатии застойного типа, ИБС тяжелого течения.
- Недостаточность выброса крови – следствие сужения легочной артерии.
- Дистрофическая недостаточность функции правого желудочка — не отдельная форма заболевания, а его конечная стадия, когда в сердечной мышце наблюдается очень выраженные нарушения обмена веществ.
Проявления и симптомы
Как понять и распознать болезнь
Проявления и симптомы
Клинические проявления правожелудочковой сердечной недостаточности достаточно однотипны и специфичны, хотя на начальных стадиях при слабой степени выраженности и не всегда могут быть адекватно распознаны. Тем не менее, при каждой отдельной форме заболевания существуют и собственные особенности.
Тем не менее, при каждой отдельной форме заболевания существуют и собственные особенности.
При застойной правожелудочковой сердечной недостаточности набухают вены на шее, пальцы, кончик носа и мочки ушей приобретают синюшную окраску (акроцианоз), появляются отеки, которые могут располагаться в разных частях тела, но чаще всего захватывают стопы и голени. Может иметь место и небольшая желтуха, так как при недостаточности функции правого желудочка часто страдает печень .
Недостаточность выброса крови из правого желудочка – это состояние, которое длительное время может совершенно ничем не проявляться и фиксироваться только при проведении инструментальных исследований.
В стадии выраженных клинических проявлений признаки этой формы заболевания идентичны таковым при застойной форме.
Дистрофическая форма, или, точнее будет говорить, стадия правожелудочковой сердечной недостаточности, протекает наиболее тяжело и проявляется следующими признаками:
- Общее сильное истощение больного.

- Нарушения со стороны кожных покровов — тонкая, блестящая кожа, которая стала дряблой и практически полностью лишилась своего рисунка.
- Очень выраженные отеки, которые могут располагаться не только на ногах, но и доходят выше вплоть до лица, могут локализоваться в животе и полости грудной клетки.
- Нарушение обмена веществ в организме, которое выявляется во время проведения биохимических анализов.
Что проверять и какие анализы делать
В большинстве случаев правожелудочковая сердечная недостаточность выявляется еще на приеме у врача, когда осуществляется грамотный осмотр и расспрос пациента. Но постановка диагноза на этом этапе может быть осуществлена точно не всегда, поэтому в любом случае требуется проведение дополнительных исследований.
При рентгенографии грудной клетки выявляется увеличение размеров сердца, в основном его правых отделов. Если правожелудочковая сердечная недостаточность развилась как осложнение левожелудочковой, то увеличено все сердце. Особенно сильно это выражено во время дистрофической формы заболевания.
Особенно сильно это выражено во время дистрофической формы заболевания.
Электрокардиография позволяет выявить повышение нагрузки на правый желудочек, что на электрокардиограмме проявляется в виде характерных изменений.
Во время ЭХО-кардиографии можно выявить увеличение размеров и утолщение стенок правого желудочка, а иногда и левого. Также регистрируется пониженный выброс крови из правого желудочка в легочную артерию.
При дистрофической форме недостаточности функции правого желудочка имеет значение также проведение и биохимического анализа крови, в котором отмечаются признаки нарушения обмена веществ.
Так, в крови снижается количество белка, за счет чего еще более усиливаются отеки.
Лечение и профилактика
Методы лечения и профилактики
Лечение и профилактика
Правожелудочковая недостаточность неотложная помощь
Лечебные мероприятия при острой правожелудочковой недостаточности
Лечебные мероприятия при острой правожелудочковой недостаточности определяются прежде причинами, которые обусловили ее развитие. Если причиной является интоксикация кардиотропными ядами, то неотложную помощь начинают с дезинтоксикации организма .
Если причиной является интоксикация кардиотропными ядами, то неотложную помощь начинают с дезинтоксикации организма .
Для уменьшения гипоксии при острой правожелудочковой недостаточности проводятся ингаляции кислорода со скоростью 10-15 л / мин через носовые катетеры или с помощью маски через дыхательный аппарат.
При наличии болевого синдрома показаны внутривенные инъекции наркотических анальгетиков (морфина гидрохлорида, омнопона, промедола или фентанила), их комбинации с дроперидолом.
При незначительно ощутимом боли можно ограничиться введением 2-4 мл 50% раствора анальгина с 1-2 мл 2,5% раствора дипразина, 1 мл 2% раствора супрастина или 1 мл 1% раствора димедрола.
Эти средства можно сочетать также с наркотическими анальгетиками или дроперидолом.
Высокое центральное венозное давление, нормальное или повышенное АД является показанием к кровопусканию и использования быстродействующих диуретиков – фуросемида (внутривенно по 4-8 мл 1% раствора) или кислоты этакриновой (тоже внутривенно 0,05-0,1 г). При этом широко применяют и нитроглицерин (по 1 таблетке сублингвально каждые 5 мин или капельно 1 мл 1% раствора в 100 мл изотонического раствора натрия хлорида).
При этом широко применяют и нитроглицерин (по 1 таблетке сублингвально каждые 5 мин или капельно 1 мл 1% раствора в 100 мл изотонического раствора натрия хлорида).
При острой сердечной недостаточности, если отсутствуют отек легких и массивная тромбоэмболия, показан быстродействующий сердечный гликозид – строфантин (0,3-0,5 мл 0,05% раствора внутривенно медленно).
Используют также дофамин (внутривенно 5 мл 0,5% раствора) и добутамин (5 мл 5% раствора разводят в 10-20 мл растворителя, затем изотоническим раствором глюкозы или натрия хлорида доводят до 50 мл, вводят внутривенно со скоростью 20 мкг / кг / мин).
В случае развития шока вводят симпатомиме-тические амины – норадреналина гидротартрат (1 мл 0,2% раствора в 500 мл 5% раствора глюкозы или 0,9% раствора натрия хлорида с начальной скоростью 10-15 капель / мин, при необходимости ее увеличивают. поддерживая систолическое АД на уровне 100-110 мм рт. ст.
), мезатон (1 мл 1% раствора в 20-40 мл изотонического раствора глюкозы или натрия хлорида под контролем АД), глюкокор-тикоиды – гидрокортизон (150-500 мг) или преднизолон (100-150 мг). Возможно введение реополиглюкина (400 мл со скоростью 20-25 мл / мин).
Возможно введение реополиглюкина (400 мл со скоростью 20-25 мл / мин).
Средствами выбора являются также стимуляторы p-адренорецепторов, которые расширяют сосуды легких и уменьшают бронхоспазм, в частности изадрин (1 мл 0,5% раствора в 200 мл 5% раствора глюкозы внутривенно капельно), орципреналина сульфат (2-4 мл 0,05% раствора в 100 мл 5% раствора глюкозы со скоростью 10-20 капель / мин).
При лечении шока предпочтение отдают дофамина (5 мл 4% раствора в 400 мл изотонического раствора глюкозы или натрия хлорида внутривенно с начальной скоростью 2-10 капель / мин, постепенно увеличивая ее до 20-25 капель / мин).
Этот препарат не вызывает тахикардии, увеличивает сердечный выброс, меньше, чем но-радреналин, вызывает периферическую сосудосуживающим действием и снижает легочное сопротивление.
Для устранения приступа тахиаритмии используют верапамил (струйно 0,5-2 мл 0,25% раствора в течение 12 мин, еще раз – через 30 мин или капельно со скоростью 5 мг / кг / мин 1 раз в сутки), а пароксизмальной тахиаритмии – кордарон (внутривенно 5% раствор). Применяют также этмозин, аймалин, анаприлин.
Применяют также этмозин, аймалин, анаприлин.
- При желудочковой форме пароксизмальной тахикардии используют лидокаин, новокаинамид, пропранолол, а также препараты калия и магния (калия хлорид, панангин), АТФ, унитиол, аскорбиновую кислоту, пиридоксина гидрохлорид, тиамин.
- Лечение тахиаритмической формы мерцательной аритмии проводят сердечными гликозидами в сочетании с антиаритмическими средствами.
- При правожелудочковой сердечной недостаточности применяют также венозные жгуты на конечности, кислородные ингаляции, ограничивают прием жидкости и соли.
Страница не найдена |
Страница не найдена |
404. Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
22232425262728
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Мар
Апр
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
Правосторонняя сердечная недостаточность | Кардиоваскулярный центр Франкеля
Обзор темы
Правосторонняя сердечная недостаточность означает, что правая сторона сердца не перекачивает кровь в легкие так же хорошо, как в норме.
Его еще называют легочным сердцем или легочно-сердечной болезнью.
Что происходит с сердцем?
У большинства людей сердечная недостаточность развивается из-за проблем с левым желудочком. Но снижение функции правого желудочка также может произойти при сердечной недостаточности.По мере того, как кровь начинает возвращаться за отказавший левый желудочек в легкие, правому желудочку становится все труднее перекачивать возвращающуюся кровь через легкие. Как и левый желудочек, правый желудочек со временем ослабнет и начнет выходить из строя.
Причины этого?
Наиболее частой причиной правосторонней сердечной недостаточности является левосторонняя сердечная недостаточность. Но другие состояния, такие как определенные заболевания легких, могут привести к отказу правого желудочка, даже если с левым желудочком проблем нет.
Причина | Что это такое? | Как это вызывает правостороннюю сердечную недостаточность? |
|---|---|---|
Левосторонняя сердечная недостаточность | Левый желудочек не перекачивает кровь эффективно. | Кровь скапливается за левым желудочком в левое предсердие, в легкие, а затем, в конечном итоге, в правый желудочек, что также в конечном итоге дает сбой.Это позволяет крови поступать дальше в конечности, печень и другие органы. |
Хроническая болезнь легких | Сюда входят эмфизема, тромбоэмболия легочной артерии и другие причины легочной гипертензии. | Высокое кровяное давление в легочных артериях увеличивает нагрузку на правый желудочек. Со временем это приводит к отказу правого желудочка. |
Ишемическая болезнь сердца | Это закупорка артерий, кровоснабжающих сердце. | ИБС может вызвать левостороннюю сердечную недостаточность, ведущую к правосторонней сердечной недостаточности. Или он может напрямую вызвать правостороннюю сердечную недостаточность, блокируя кровоснабжение правого желудочка. |
Стеноз легочной артерии | Это сужение клапана легочной артерии, ограничивающее кровоток из правого желудочка. | Увеличивает работу правого желудочка, аналогично хроническому заболеванию легких. |
Стеноз трикуспидального клапана | Это сужение трехстворчатого клапана. | Ограничивает кровоток из правого предсердия, вызывая расширение правого предсердия и поддержание притока крови к нему. |
Трикуспидальная регургитация | Трикуспидальный клапан закрывается неправильно. Это заставляет кровь из правого желудочка течь обратно в правое предсердие. | Вызывает объемную перегрузку правого желудочка. Со временем это вызывает дилатацию правого желудочка и его отказ. |
Сужение перикарда | Перикард представляет собой мембранный мешок вокруг сердца. Повторяющееся или продолжающееся воспаление вызывает его жесткость и утолщение и препятствует нормальному расширению сердца для перекачивания крови. | Утолщенный перикард ограничивает способность сердца эффективно перекачивать кровь. |
Шунт слева направо | Это ненормальное соединение между левой и правой стороной сердца.Обычно присутствует с рождения. | Это вызывает перегрузку правого желудочка объемом, похожую на трикуспидальную регургитацию. |
Кредиты
По состоянию на 15 декабря 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Ракеш К. Пай, доктор медицины — кардиология, электрофизиология
Э. Грегори Томпсон, доктор медицины — внутренняя медицина
Мартин Дж. . Габица, доктор медицины — семейная медицина
Адам Хусни, доктор медицины — семейная медицина
Стивен Форт, доктор медицины, MRCP, FRCPC — интервенционная кардиология
По состоянию на 15 декабря 2019 г.
Автор:
Здоровый персонал
Медицинское заключение: Ракеш К. Пай, доктор медицины — кардиология, электрофизиология и Э. Грегори Томпсон, доктор медицины — внутренняя медицина, и Мартин Дж. Габика, доктор медицины — семейная медицина и Адам Хасни, доктор медицины — семейная медицина и Стивен Форт, доктор медицины, MRCP, FRCPC — интервенционная кардиология
Пай, доктор медицины — кардиология, электрофизиология и Э. Грегори Томпсон, доктор медицины — внутренняя медицина, и Мартин Дж. Габика, доктор медицины — семейная медицина и Адам Хасни, доктор медицины — семейная медицина и Стивен Форт, доктор медицины, MRCP, FRCPC — интервенционная кардиология
Справа Желудочковая дисфункция и недостаточность при хронической перегрузке давлением
Дисфункция правого желудочка (ПЖ) является основной причиной смерти при легочной артериальной гипертензии (ЛАГ). Наше понимание патофизиологии дисфункции правого желудочка ограничено, но улучшается.Методы более ранней диагностики дисфункции правого желудочка и лечение, специально разработанное для минимизации или обращения вспять процесса ремоделирования, вероятно, улучшат результаты. Мы рассматриваем текущее понимание дисфункции правого желудочка при хронической перегрузке давлением и представляем некоторые новые идеи, основанные на недавних исследованиях в области патофизиологии, диагностики и лечения.
1. Введение
Дисфункция правого желудочка (ПЖ) может возникать по ряду клинических сценариев, включая перегрузку давлением, кардиомиопатии, ишемическую, врожденную или клапанную болезнь сердца, аритмию и сепсис.Перегрузка давлением может возникнуть в острой или хронической форме. Диагноз ставится на основе данных анамнеза и физического обследования, электрокардиограммы, рентгенографии грудной клетки, эхокардиограммы и инвазивной гемодинамики. Нарушение правого желудочка почти всегда связано с плохим прогнозом. Раннее распознавание важно для улучшения результатов. Хотя перегрузка давлением может возникать при стенозе клапана легочного клапана, наиболее частой причиной перегрузки давлением является легочная артериальная гипертензия (ЛАГ). Последние достижения, особенно в лечении ЛАГ, подчеркнули важность функции правого желудочка и стимулировали возобновление интереса к лучшему пониманию его адаптации к перегрузке давлением.Это особенно очевидно за последний год, когда функция правого желудочка пересматривалась несколько раз [1, 2], как и эхокардиографические методы визуализации правого желудочка [3], функции правого желудочка в кардиохирургии и торакальной хирургии [4–6], механизмы, лежащие в основе недостаточности ПЖ при ЛГ [7], и лечение острой правожелудочковой недостаточности [8].
2. Хроническая перегрузка давления в ПЖ
ЛАГ определяется как среднее давление в легочной артерии> 25 мм рт.Исторически долгосрочные результаты были довольно плохими из-за прогрессирующего увеличения артериальной гипертензии, приводящего к тяжелой недостаточности ПЖ. Но клинические результаты значительно улучшились с недавним появлением нескольких легочно-специфических вазодилататоров [10–13], таких как простаноиды, антагонисты рецепторов эндотелина и ингибиторы фосфодиэстеразы 5A (PDE5A). Медиана выживаемости для пациентов с ЛАГ без лечения составляет 2,8 года с 1-, 3- и 5-летней выживаемостью 68%, 48% и 34% соответственно [10].При непрерывном лечении простаноидами выживаемость улучшилась на 87–88%, 63–71% и 56% соответственно [12, 14]. Аналогичные результаты были получены с пероральным антагонистом рецепторов эндотелина бозентаном (выживаемость 82–96% через 1 год; выживаемость через 2 года 67–89%) [15]. Функция ПЖ является критическим фактором, определяющим исходы пациентов с ЛАГ, и недавно была признана важным направлением для дальнейших исследований [16]. Отказ правого желудочка является конечным результатом ЛАГ и причиной не менее 70% всех смертей от ЛАГ [10]. К сожалению, трудно определить, у каких пациентов разовьется недостаточность ПЖ и в какой период болезни.
Отказ правого желудочка является конечным результатом ЛАГ и причиной не менее 70% всех смертей от ЛАГ [10]. К сожалению, трудно определить, у каких пациентов разовьется недостаточность ПЖ и в какой период болезни.
3. Патофизиология адаптации ПЖ к хронической перегрузке давлением
Одной из ключевых особенностей адаптации ПЖ к хронической перегрузке давлением является гипертрофия. В общем, это связано с повышенным напряжением стенки из-за повышенного давления (закон Лапласа). Размер миоцитов увеличивается за счет синтеза дополнительных саркомеров [7]. Внеклеточный матрикс также увеличивается, что приводит к усилению фиброза. В какой-то момент адаптация оказывается недостаточной перед лицом перегрузки давлением, что приводит к дилатации, снижению систолической и диастолической функции и явной недостаточности ПЖ.К сожалению, эта последовательность событий не совсем понятна в RV. Наблюдается уменьшение тяжелой цепи миозина подтипа α по сравнению с подтипом β , что связано с пониженной систолической функцией [17, 18]. Экспрессия актина также изменяется при ПАУ, как и комплекс тропонина [7]. Перегрузка давлением вызывает изменения в плотностях β -адренорецепторов и рецепторов ангиотензина 1 типа. Как и при недостаточности ЛЖ, недостаточность ПЖ связана с активацией ренин-ангиотензиновой системы.Ишемия правого желудочка также была задокументирована при ЛАГ, что указывает на то, что несоответствие между предложением кислорода и потребностью в нем, вероятно, связано с развитием гипертрофии и недостаточности ПЖ [19], что может быть связано со снижением рекрутирования микрососудов или снижением сосудорасширяющей способности [7]. Повышенная регуляция апоптоза миоцитов в ПЖ, перегруженном давлением, также, вероятно, способствует прогрессирующей дисфункции ПЖ [7]. Митохондриальная синтаза оксида азота (mtNOS) активируется в гипертрофированном миокарде правого желудочка и частично восстанавливается при лечении ингибитором PDE5A, силденафилом [20].Эти результаты согласуются с предыдущими исследованиями, показывающими увеличение экспрессии PDE5 [21], митохондриального мембранного потенциала [22] и поглощения глюкозы [23] тканью правого желудочка у пациентов с ЛАГ, и могут представлять собой новую мишень для терапевтического вмешательства, специфичного для правого желудочка.
Экспрессия актина также изменяется при ПАУ, как и комплекс тропонина [7]. Перегрузка давлением вызывает изменения в плотностях β -адренорецепторов и рецепторов ангиотензина 1 типа. Как и при недостаточности ЛЖ, недостаточность ПЖ связана с активацией ренин-ангиотензиновой системы.Ишемия правого желудочка также была задокументирована при ЛАГ, что указывает на то, что несоответствие между предложением кислорода и потребностью в нем, вероятно, связано с развитием гипертрофии и недостаточности ПЖ [19], что может быть связано со снижением рекрутирования микрососудов или снижением сосудорасширяющей способности [7]. Повышенная регуляция апоптоза миоцитов в ПЖ, перегруженном давлением, также, вероятно, способствует прогрессирующей дисфункции ПЖ [7]. Митохондриальная синтаза оксида азота (mtNOS) активируется в гипертрофированном миокарде правого желудочка и частично восстанавливается при лечении ингибитором PDE5A, силденафилом [20].Эти результаты согласуются с предыдущими исследованиями, показывающими увеличение экспрессии PDE5 [21], митохондриального мембранного потенциала [22] и поглощения глюкозы [23] тканью правого желудочка у пациентов с ЛАГ, и могут представлять собой новую мишень для терапевтического вмешательства, специфичного для правого желудочка. [24].
[24].
Региональная гетерогенность ремоделирования и дисфункции правого желудочка наблюдалась у пациентов с ЛАГ [25]. Гипертрофия наиболее высока в тракте оттока ПЖ и хуже у пациентов с декомпенсированной функцией ПЖ (рис. 1). Утолщение регионарной стенки, как показатель региональной функции, значительно снижается в выводном тракте (воронка) у пациентов независимо от функционального статуса ПЖ с соответствующим повышенным напряжением стенки в этой области.Первоначальные отчеты нашей группы предполагали, что изменения в региональной структуре и функции ПЖ, особенно в тракте оттока, предшествуют явной гемодинамической декомпенсации ПЖ, поскольку пациенты с менее тяжелой недостаточностью ПЖ имеют избирательную гипертрофию тракта оттока, тогда как пациенты с тяжелой недостаточностью ПЖ имеют генерализованная гипертрофия ПЖ. Эти результаты должны быть проспективно подтверждены в когортах пациентов, у которых прогрессирование заболевания можно проследить с течением времени и лечения, но этот асимметричный гипертрофический ответ согласуется с более ранним исследованием, которое обнаружило большее укорочение волокон в тракте оттока по сравнению с областью синуса правого желудочка. и последовательные сроки сокращения в двух регионах [26].Гипертрофия и дисфункция в тракте оттока могут быть ранним признаком надвигающейся недостаточности ПЖ и предполагают, что лучшее понимание ремоделирования ПЖ на региональном уровне может значительно продвинуть наши знания о реакции ПЖ на заболевание.
и последовательные сроки сокращения в двух регионах [26].Гипертрофия и дисфункция в тракте оттока могут быть ранним признаком надвигающейся недостаточности ПЖ и предполагают, что лучшее понимание ремоделирования ПЖ на региональном уровне может значительно продвинуть наши знания о реакции ПЖ на заболевание.
4. Выявление дисфункции правого желудочка
Выявление дисфункции правого желудочка на менее тяжелых стадиях, что позволило бы провести более раннее вмешательство и потенциально лучшие долгосрочные результаты, было ограничено в основном из-за сложной трехмерной геометрии правого желудочка, которая не поддается предположению о простой эллипсоид, сложные взаимодействия ЛЖ / перегородки и отсутствие общепринятых подходов к оценке функции правого желудочка на региональном и органном уровне.Современные маркеры недостаточности ПЖ, связанные с плохими исходами, позволяют распознавать только терминальную стадию заболевания. В последнее время появилось несколько подходов к более точному выявлению дисфункции правого желудочка.
Клинически принятым золотым стандартом для выявления дисфункции правого желудочка и понимания физиологии в состоянии перегрузки давлением остается инвазивная гемодинамика [1]. Давление в правом предсердии, сердечный выброс и среднее давление в легочной артерии — все это является прогностическим фактором при ЛАГ [10]. Измерение гемодинамики с помощью упражнений может дополнительно идентифицировать ЛАГ, не проявляющуюся в покое, отличить диастолическую дисфункцию ЛЖ и помочь в прогнозе (неспособность увеличить сердечный выброс с помощью упражнений) [1].Петли давление-объем функции ПЖ при хронической ЛАГ могут предоставить дополнительную информацию, выходящую за рамки стандартной гемодинамики. Например, было показано, что простациклин улучшает связь желудочков и сосудов (отношение сократительной способности, определяемое соотношением конечного систолического давления и объема, Ees, к постнагрузке, определяемой эластичностью легочной артерии, которая сама по себе является отношением конечного систолического давления. к ударному объему, рисунок 2) [27]. Эта методология использовалась для демонстрации повышенной сократимости (отношение конечного систолического давления к объему, Ees), несмотря на более низкий сердечный выброс и разделение желудочков и сосудов (более низкое отношение Ees к эластичности легочной артерии, Ea) при ЛАГ [28].Измерения гемодинамики, которые учитывают пульсацию легочного кровотока, также дают возможность лучше понять гидравлическую нагрузку, с которой сталкивается ПЖ. Повышенная жесткость сосудистой сети приводит к увеличению отражения волн жидкости и увеличению рабочей нагрузки на насос RV. В то время как сопротивление легочных сосудов (транспульмональный градиент, деленный на сердечный выброс) является клиническим стандартом измерения нагрузки на легочные сосуды, это дает информацию только о статической нагрузке.Однако 1/3 — 1/2 легочной нагрузки (гидравлическая мощность) обусловлена пульсирующим характером кровотока [1]. Нагрузка в системе с пульсирующим потоком лучше характеризуется входным сопротивлением.
к ударному объему, рисунок 2) [27]. Эта методология использовалась для демонстрации повышенной сократимости (отношение конечного систолического давления к объему, Ees), несмотря на более низкий сердечный выброс и разделение желудочков и сосудов (более низкое отношение Ees к эластичности легочной артерии, Ea) при ЛАГ [28].Измерения гемодинамики, которые учитывают пульсацию легочного кровотока, также дают возможность лучше понять гидравлическую нагрузку, с которой сталкивается ПЖ. Повышенная жесткость сосудистой сети приводит к увеличению отражения волн жидкости и увеличению рабочей нагрузки на насос RV. В то время как сопротивление легочных сосудов (транспульмональный градиент, деленный на сердечный выброс) является клиническим стандартом измерения нагрузки на легочные сосуды, это дает информацию только о статической нагрузке.Однако 1/3 — 1/2 легочной нагрузки (гидравлическая мощность) обусловлена пульсирующим характером кровотока [1]. Нагрузка в системе с пульсирующим потоком лучше характеризуется входным сопротивлением. Одно недавнее исследование входного импеданса легочных сосудов у 49 педиатрических пациентов с ЛАГ предсказывало клинические исходы через год лучше, чем сопротивление легочных сосудов [29]. Такие измерения пульсирующей нагрузки и желудочко-сосудистого взаимодействия могут помочь объяснить, когда и как ПЖ отказывает [30], что приводит к улучшению диагностики и более индивидуализированному лечению [31].
Одно недавнее исследование входного импеданса легочных сосудов у 49 педиатрических пациентов с ЛАГ предсказывало клинические исходы через год лучше, чем сопротивление легочных сосудов [29]. Такие измерения пульсирующей нагрузки и желудочко-сосудистого взаимодействия могут помочь объяснить, когда и как ПЖ отказывает [30], что приводит к улучшению диагностики и более индивидуализированному лечению [31].
Эхокардиография — стандартный клинический метод оценки правого желудочка при ЛАГ. Его главным преимуществом является неинвазивный характер, позволяющий проводить последовательные исследования во времени и хорошую визуализацию основных структур и функций ПЖ в динамическом режиме. Хотя эхокардиографическая оценка давления в легочной артерии может быть сделана с помощью трикуспидальной регургитирующей струи, решения о лечении, основанные на гемодинамике ЛАГ, необходимо подтверждать инвазивно. Кроме того, возможность оценить давление в легочной артерии по трикуспидальной регургитирующей струе весьма полезна, хотя для принятия решения о лечении при ЛАГ гемодинамика должна быть подтверждена инвазивно. Фракционное изменение площади (FAC), как суррогат фракции выброса, рассчитывается путем анализа разницы в площади поперечного сечения правого желудочка в систолу и диастолу и имеет прогностическое значение в небольших исследованиях, как и увеличение правого желудочка, трикуспидальная регургитация, перикардит. выпот и индекс Tei (производительность миокарда) [9]. Новые методы включают в себя тканевую допплеровскую визуализацию (TDI) и отслеживание спеклов. Пиковая систолическая деформация свободной стенки правого желудочка за счет TDI снижается у пациентов с ЛГ, и этот показатель коррелирует с транспульмональным градиентом, легочным сосудистым сопротивлением и сердечным индексом [32].Было обнаружено, что пиковая систолическая деформация свободной стенки ПЖ снижается с увеличением ЛГ и далее уменьшается с декомпенсацией ПЖ [33]. TDI правого желудочка также продемонстрировал хорошую корреляцию с фракцией выброса правого желудочка, полученной с помощью магнитного резонанса сердца (CMR) [34].
Фракционное изменение площади (FAC), как суррогат фракции выброса, рассчитывается путем анализа разницы в площади поперечного сечения правого желудочка в систолу и диастолу и имеет прогностическое значение в небольших исследованиях, как и увеличение правого желудочка, трикуспидальная регургитация, перикардит. выпот и индекс Tei (производительность миокарда) [9]. Новые методы включают в себя тканевую допплеровскую визуализацию (TDI) и отслеживание спеклов. Пиковая систолическая деформация свободной стенки правого желудочка за счет TDI снижается у пациентов с ЛГ, и этот показатель коррелирует с транспульмональным градиентом, легочным сосудистым сопротивлением и сердечным индексом [32].Было обнаружено, что пиковая систолическая деформация свободной стенки ПЖ снижается с увеличением ЛГ и далее уменьшается с декомпенсацией ПЖ [33]. TDI правого желудочка также продемонстрировал хорошую корреляцию с фракцией выброса правого желудочка, полученной с помощью магнитного резонанса сердца (CMR) [34]. Отслеживание спеклов также использовалось для количественной оценки деформации миокарда правого желудочка и может быть ценным методом для выявления доклинических заболеваний, поскольку оно обнаруживает незначительные изменения, которые трудно определить количественно с помощью TDI. Например, спекл-трекинг паттернов деформации миокарда правого желудочка выявил патологическое сокращение правого желудочка у пациентов с системным склерозом с нормальным легочным давлением, даже когда другие маркеры, такие как систолическая экскурсия в плоскости трикуспидального кольца, не изменились по сравнению с нормальными [35–37].Надежный метод выявления доклинической дисфункции правого желудочка был бы важным достижением в визуализации правого желудочка. Трехмерная эхокардиография была утверждена как метод оценки объемов правого желудочка и использовалась для оценки функции правого желудочка [38–40]. Ограничения эхокардиографии включают ограниченные акустические окна для визуализации сложной трехмерной структуры правого желудочка.
Отслеживание спеклов также использовалось для количественной оценки деформации миокарда правого желудочка и может быть ценным методом для выявления доклинических заболеваний, поскольку оно обнаруживает незначительные изменения, которые трудно определить количественно с помощью TDI. Например, спекл-трекинг паттернов деформации миокарда правого желудочка выявил патологическое сокращение правого желудочка у пациентов с системным склерозом с нормальным легочным давлением, даже когда другие маркеры, такие как систолическая экскурсия в плоскости трикуспидального кольца, не изменились по сравнению с нормальными [35–37].Надежный метод выявления доклинической дисфункции правого желудочка был бы важным достижением в визуализации правого желудочка. Трехмерная эхокардиография была утверждена как метод оценки объемов правого желудочка и использовалась для оценки функции правого желудочка [38–40]. Ограничения эхокардиографии включают ограниченные акустические окна для визуализации сложной трехмерной структуры правого желудочка.
CMR был полезен для анатомической оценки правого желудочка, а в последнее время также для функциональной оценки. Недавно были опубликованы два недавних обзора CMR при ЛАГ [41, 42].Измерения объема, массы ПЖ и индекса инсульта с помощью CMR предсказали 1-летнюю выживаемость у 64 пациентов с ЛАГ [43]. Измерения жесткости ПА посредством CMR (пульсации, податливости, емкости, растяжимости, модуля упругости и индекса жесткости, не зависящего от давления), как сообщается, являются чувствительной мерой ранней ПАУ [44]. Визуализация кровотока с помощью CMR использовалась для обнаружения вихрей кровотока в основной легочной артерии пациентов с ЛАГ [45]. Однако многие, если не большинство, показатели функции RV по CMR еще не стандартизированы.
Компьютерная томография (КТ) также может быть полезна для оценки структуры и функции правого желудочка благодаря высокому пространственному разрешению, доступности и быстрому времени сканирования, хотя она ограничена радиацией и контрастным воздействием [46–48]. КТ использовалась для выявления регионально гетерогенного ремоделирования и дисфункции ПЖ при легочной гипертензии [25]. Это согласуется с результатами исследования CMR и эхокардиографии, которые обнаружили большее укорочение волокон в тракте оттока по сравнению с областью синуса правого желудочка [26].
КТ использовалась для выявления регионально гетерогенного ремоделирования и дисфункции ПЖ при легочной гипертензии [25]. Это согласуется с результатами исследования CMR и эхокардиографии, которые обнаружили большее укорочение волокон в тракте оттока по сравнению с областью синуса правого желудочка [26].
5. Лечение дисфункции правого желудочка, вызванной перегрузкой давлением
Данные клинических испытаний все еще весьма ограничены в отношении влияния ЛАГ-специфического лечения на функцию правого желудочка, как и данные о любой специфической терапии дисфункции правого желудочка. Регресс гипертрофии правого желудочка наблюдался через 1 год лечения блокаторами кальциевых каналов в высоких дозах [49]. Лечение простациклином было связано с умеренным обратным ремоделированием ПЖ, в частности, обращением вспять некоторой дилатации и сферичности, а также с увеличением ударного объема ПЖ [50, 51].В небольшом ретроспективном исследовании антагонист рецепторов эндотелина бозентан привел к улучшению инвазивной гемодинамики, функционального статуса и тенденции к улучшению ударного объема правого желудочка, но без значительных изменений объема правого желудочка или фракции выброса [52]. Ингибитор PDE5A силденафил увеличивает сократительную способность ПЖ в изолированных препаратах сердца крысы и отдельных кардиомиоцитах [21]. По крайней мере, в одном продолжающемся многоцентровом исследовании лечения ЛАГ (с бозентаном) в настоящее время оценивается ответ правого желудочка на лечение с помощью серийной МРТ сердца, результаты которого, надеюсь, будут опубликованы в течение следующего года [53].
Ингибитор PDE5A силденафил увеличивает сократительную способность ПЖ в изолированных препаратах сердца крысы и отдельных кардиомиоцитах [21]. По крайней мере, в одном продолжающемся многоцентровом исследовании лечения ЛАГ (с бозентаном) в настоящее время оценивается ответ правого желудочка на лечение с помощью серийной МРТ сердца, результаты которого, надеюсь, будут опубликованы в течение следующего года [53].
На ранних стадиях исследования есть несколько уникальных методов лечения, которые, как сообщается, специально предназначены для улучшения функции правого желудочка в состоянии перегрузки давлением. Растительный экстракт улучшил функцию правого желудочка у крыс с ПАУ с тяжелой недостаточностью правого желудочка [54]. Созданный тканевой инженерией лист скелетных миобластов улучшил диастолическую функцию правого желудочка, минимизировал фиброз и увеличил плотность капилляров в модели ЛАГ на крысах [55]. Было высказано предположение о роли стимуляции правого желудочка в качестве сердечной ресинхронизирующей терапии при ЛАГ, поскольку наблюдали, что диссинхронное сокращение правого желудочка коррелирует с тяжестью заболевания [56–58].
6. Заключение
Несмотря на то, что наши знания о дисфункции правого желудочка при хронической перегрузке давлением продолжают развиваться, многое еще предстоит понять. Особое внимание следует уделять влиянию ЛАГ на желудочково-сосудистые взаимодействия и тому, как патофизиологические нарушения приводят к дисфункции на уровне органов. Региональные оценки правого желудочка могут предоставить возможность для лучшего понимания механизмов дисфункции правого желудочка и более ранней диагностики, поскольку негомогенная адаптация правого желудочка, по-видимому, является ранним маркером надвигающейся недостаточности правого желудочка при ЛАГ.Важно отметить, что крайне необходимы новые методы лечения для улучшения ремоделирования и дисфункции правого желудочка при хронической перегрузке давлением.
Раскрытие информации
Д-р М.А. Саймон сообщает о получении гонорара за консультационные услуги или работе в платном консультативном совете Gilead, а также о получении гонорара за лекции от United Therapeutics и Gilead. Доктор М. Р. Пинский не имеет конфликта интересов.
Доктор М. Р. Пинский не имеет конфликта интересов.
Благодарности
NHLBI предоставляет KL2 RR024154, HL073198 и HL67181. Его содержание является исключительной ответственностью авторов и не обязательно отражает официальную точку зрения NCRR или NIH.Информация о NCRR доступна на http://www.ncrr.nih.gov/. Информацию о реорганизации Клинического исследовательского предприятия можно получить по адресу http://nihroadmap.nih.gov/clinicalresearch/overview-translational.asp.
Правосторонняя сердечная недостаточность: обзор и многое другое
Правосторонняя сердечная недостаточность развивается, когда правая сторона сердца не перекачивает кровь так, как должна, в результате чего кровь возвращается в венозную систему и ограничивается количество крови, которое сердце может перекачивать в минуту.Симптомы правосторонней сердечной недостаточности, такие как одышка (одышка), отек (отек конечностей) и утомляемость, могут быть серьезными. Существует множество причин, по которым правая сторона сердца может стать слабой, поэтому лечение, которое может включать изменение образа жизни и прием лекарств, определяется в зависимости от причины.
comotion_design / iStock
Анатомия сердца
Сердце состоит из четырех камер. Верхние камеры называются левым и правым предсердиями, а нижние камеры — левым и правым желудочками.Стенка мышцы, называемая перегородкой, разделяет левое и правое предсердия, а также левый и правый желудочки.
Работа левого желудочка сердца заключается в том, чтобы перекачивать кровь из сердца во все органы тела при относительно высоком давлении, при этом стенки левого желудочка должны быть мускулистыми, толстыми и прочными. В отличие от этого, задача правого желудочка заключается в перекачивании «использованной» бедной кислородом крови в легкие через легочную артерию для пополнения кислородом. Он может работать при низком давлении и представляет собой относительно тонкостенную структуру с сердечная мышца намного меньше, чем левый желудочек.
Симптомы
Симптомы правосторонней сердечной недостаточности не отличаются от симптомов левосторонней сердечной недостаточности, но могут быть более серьезными:
- Одышка (одышка), даже после небольшой нагрузки
- Слабость и вялость
- Усталость
- Отек (отек), который часто поражает не только лодыжки и нижние конечности, но также бедра, живот и грудь
- опухшая, болезненная печень
- Тяжелый асцит (скопление жидкости в брюшной полости)
- Значительное снижение аппетита
- Обморок (обморок) в ответ на физическую нагрузку
- Головокружение
- Внезапное увеличение веса
- Учащение мочеиспускания
- Набухшие вены шеи
- Забвение и спутанность сознания
Правосторонняя сердечная недостаточность:
Часто имеет более серьезные симптомы, чем левосторонняя сердечная недостаточность
Может возникнуть в результате левосторонней сердечной недостаточности
Если не вызвана левосторонней сердечной недостаточностью, то почти всегда возникает из-за какого-либо заболевания легких, которое может включать легочную гипертензию, тромбоэмболию легочной артерии или хроническую обструктивную болезнь легких (ХОБЛ)
Левосторонняя сердечная недостаточность:
Может быть результатом порока сердца
Может возникнуть в результате сердечного приступа
Может быть вызвано дилатационной кардиомиопатией
Может быть вызвано гипертрофической кардиомиопатией
Причины
Состояния, вызывающие преимущественно правостороннюю сердечную недостаточность, отличаются от состояний, вызывающих преимущественно левостороннюю сердечную недостаточность, и делятся на три категории.
Легочная гипертензия
Легочная гипертензия — это повышенное кровяное давление в легочной артерии. Это может привести к правосторонней сердечной недостаточности, поскольку стенки правой части сердца тонкие и относительно неэффективны при перекачивании жидкости в условиях высокого давления. Если правому желудочку приходится работать в течение продолжительных периодов времени, преодолевая повышенное давление в легочной артерии, он начинает давать сбои.
Легочная гипертензия, связанная с правосторонней сердечной недостаточностью, может развиться из-за:
- Левосторонняя сердечная недостаточность: Так называемая «типичная» сердечная недостаточность увеличивает кровяное давление в легочной сосудистой системе, что в конечном итоге может повлиять на правую часть сердца.Фактически, правильно сказать, что правосторонняя сердечная недостаточность является частым и естественным следствием длительной или плохо леченной левосторонней сердечной недостаточности.

- Легочная эмбол: Крупная легочная эмбол может резко повысить давление в легочной артерии. до очень высокого уровня. Более мелкие рецидивирующие тромбоэмболии легочной артерии могут постепенно увеличивать давление в легочной артерии и, таким образом, могут вызвать более коварное начало правожелудочковой недостаточности.
- Хроническое заболевание легких: Хронические формы заболеваний легких, особенно хроническая обструктивная болезнь легких (ХОБЛ) и обструктивное апноэ во сне, могут в конечном итоге вызвать легочную гипертензию и правожелудочковую недостаточность.
- Синдром острого респираторного дистресс-синдрома (ОРДС) : Это состояние может привести к острой форме легочной гипертензии и правожелудочковой недостаточности.
- Врожденный порок сердца : Дефект межпредсердной перегородки и дефект межжелудочковой перегородки в конечном итоге может вызывают легочную гипертензию и правожелудочковую недостаточность.

Другие потенциальные причины легочной гипертензии включают первичную легочную гипертензию, склеродермию, саркоидоз или различные формы васкулита, поражающего легкие.Взаимодействие с другими людьми
Правосторонняя сердечная недостаточность, которая не вызвана сердечным заболеванием, поражающим левую часть сердца, почти всегда возникает из-за заболевания легких, которое вызывает легочную гипертензию. Правосторонняя сердечная недостаточность, вторичная по отношению к легочной болезни, называется легочное сердце .
Порок клапанов сердца
Любой тип порока сердца, основной эффект которого заключается в повышении давления в правой части сердца или в препятствовании току крови через правую часть сердца, может вызвать правостороннюю сердечную недостаточность.Взаимодействие с другими людьми
Это может включать:
- Регургитация (утечка) трехстворчатого и легочного клапанов из-за легочной гипертензии
- Стеноз (сужение) трикуспидального или легочного клапанов из-за врожденного или ревматического порока сердца, поражающего другие части сердца: сам по себе является нечастой причиной правосторонней сердечной недостаточности.
 )
) - Стеноз митрального клапана — клапана, который находится между левым предсердием и левым желудочком — который является частой причиной правосторонней сердечной недостаточности: кровь возвращается в левое предсердие из легких имеет тенденцию «закупориваться» при митральном стенозе, что приводит к увеличению сосудистого давления в легких, что в конечном итоге приводит к легочной гипертензии и правосторонней сердечной недостаточности.
Инфаркт миокарда правого желудочка
Люди, у которых инфаркт миокарда (сердечный приступ), вызванный закупоркой правой коронарной артерии, могут пострадать от повреждения мышцы правого желудочка, вызывающего правостороннюю сердечную недостаточность. Лечение сердечного приступа правого желудочка аналогично лечению любого миокарда. инфаркт, в том числе быстрое вскрытие закупоренного кровеносного сосуда с помощью препаратов, разрушающих тромбы, или стента.
Однако, поскольку правосторонняя сердечная недостаточность может ограничивать количество крови, которая достигает левой стороны сердца, необходимо использовать препараты, направленные в основном на лечение слабости левого желудочка (например, нитраты, бета-блокаторы и блокаторы кальциевых каналов). с большой осторожностью у людей с сердечными приступами правого желудочка.
с большой осторожностью у людей с сердечными приступами правого желудочка.
Диагностика
Диагностика правосторонней сердечной недостаточности обычно требует тщательного медицинского осмотра кардиологом, а также истории болезни и любого из множества тестов. Изучая историю болезни, они будут особенно подозрительно относиться к сердечной недостаточности, если у вас был тромбоз глубоких вен или тромбоэмболия легочной артерии.
Тесты, используемые для диагностики правосторонней сердечной недостаточности, включают:
- Исследования электрокардиограммы (ЭКГ) и эхокардиограммы, которые могут выявить повышенное давление в легочной артерии, а также могут выявить порок клапанов сердца или заболевание, поражающее сердечную мышцу
- Исследование функции легких для подтверждения наличия и тяжести ХОБЛ
- Анализы крови на измерить количество веществ в крови, высвобождаемых в ответ на сердечную недостаточность, и оценить функцию почек, печени и щитовидной железы
- Исследование сна, чтобы определить, является ли апноэ фактором
- Компьютерная томография (КТ), которая представляет собой трехмерные рентгеновские снимки сердце
- Магнитно-резонансная томография (МРТ), при которой используются радиоволны, магниты и компьютер для создания подробных изображений сердца
- Катетеризация сердца, при которой катетер вводится в камеру или сосуд сердца для диагностики закупорки и дефекты
- Коронарная ангиография, при которой вводят краситель, видимый на рентгеновском снимке, в камеры сердца, чтобы кровоток через h сердце можно визуализировать
- Рентген грудной клетки, чтобы определить, увеличено ли сердце и / или легкие ли перегружены
- Сердечный стресс-тест, который оценивает работу сердца во время упражнений в контролируемых условиях: используется вместе с ЭКГ, тестом может отображать изменения частоты сердечных сокращений, ритма или электрической активности, а также артериального давления.

Руководство по обсуждению с доктором сердечной недостаточности
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почте
Отправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Лечение
Адекватное лечение правосторонней сердечной недостаточности зависит от выявления и лечения основной причины:
- Если причиной является порок клапанов сердца (чаще всего митральный стеноз), необходимо хирургическое лечение или замена пораженного клапана.
- Когда причиной является инфаркт миокарда правого желудочка, необходимо агрессивное и быстрое лечение для открытия заблокированной правой коронарной артерии.
- Если основной причиной является левосторонняя сердечная недостаточность, лечение этого состояния необходимо оптимизировать.
- Когда причиной является легочное заболевание (то есть, если присутствует cor pulmonale ), лечение основной проблемы с легкими должно быть оптимизировано.
Пока выявляется основной процесс заболевания, могут быть назначены лекарства, в том числе:
- Разумное использование диуретиков для снятия чрезмерного отека
- Лекарства для снижения давления в легочной артерии
- Диета с низким содержанием жиров, холестерина и натрия для облегчения симптомов
- Мягкие аэробные упражнения для укрепления сердца
- A Имплантат вспомогательного устройства желудочков (VAD), помогающий слабому сердцу более эффективно перекачивать кровь
В крайнем случае, правосторонняя сердечная недостаточность иногда лечится трансплантацией сердца, при которой поврежденное сердце хирургическим путем удаляется и заменяется здоровым сердцем от умершего донора.
Копинг
Если вам поставили диагноз сердечной недостаточности, важно проявлять инициативу в лечении своего состояния. В некоторых случаях для устранения симптомов может быть достаточно корректировки приема лекарств и изменения образа жизни. :
- Соблюдайте здоровую диету, много свежих фруктов и овощей
- Уменьшите количество соли
- Поддерживайте здоровый вес
- Увеличьте физическую активность (под руководством врача, если вы новичок в физических упражнениях) )
- Бросьте курить
- Сократите употребление алкоголя или бросьте вообще
- Поддерживайте сильную социальную сеть
- Уменьшите стресс
Слово от Verywell
Прогноз выздоровления от правосторонней сердечной недостаточности зависит от причины состояния и тяжести симптомов.Хотя некоторым людям может стать лучше после лечения и изменения образа жизни, другим может потребоваться имплантат или пересадка сердца. Поскольку это серьезное состояние, которое может даже привести к преждевременной смерти, очень важно, чтобы вы прошли тщательное медицинское обследование при появлении симптомов и быстро действовали, чтобы обратить вспять или устранить первопричину.
Правожелудочковая недостаточность — обзор
Правожелудочковая недостаточность (ПЖ) — последний общий путь для нескольких различных клинических состояний.Функция ПЖ может быть полезным клиническим окном в состояние легочной сосудистой сети и большого круга кровообращения, включая левый желудочек. Хотя во многих случаях причина недостаточности ПЖ ясна, проблема состоит в том, чтобы определить, является ли основная дисфункция вторичной по отношению к (1) «левосторонней» или системной сердечной дисфункции, (2) патологии легких (либо легочно-сосудистой , паренхиматозное заболевание или заболевание дыхательных путей), (3) проблема, выделенная для «правостороннего» или легочного кровообращения , или (4) некоторая комбинация перечисленных общих категорий.Хотя используются классические условные обозначения левой — и правой -сторонней дисфункции, стоит отметить, что такие обозначения могут быть особенно запутанными при рассмотрении сложных врожденных пороков сердца; следовательно, системный и легочный могут оказаться более точными дескрипторами. Поскольку отказ правого желудочка является распространенным конечным путем, мы выступаем за систематический диагностический и терапевтический подход.
Тщательный сбор анамнеза и физикальное обследование особенно полезны для определения причины недостаточности ПЖ.
История должна попытаться систематически оправдать или предъявить обвинение широким категориям, описанным ранее, а именно, системной сердечной дисфункции, легочной патологии, изолированной легочной сердечной дисфункции или комбинации этих факторов. Обследование системного кровообращения включает в себя любую историю приобретенной желудочковой или клапанной дисфункции и сопутствующие факторы (факторы риска коронарных заболеваний, инфаркт миокарда [ИМ] в анамнезе, миокардит, употребление алкоголя и ревматическую лихорадку).Пароксизмальная ночная одышка и ортопноэ также могут указывать на то, что недостаточность ПЖ может присутствовать на фоне гипертензии левого предсердия (ЛП). Любой анамнез или симптомы, указывающие на легочную гипертензию, интерстициальное заболевание легких (ILD), хронические проблемы с дыхательными путями, апноэ во сне, кифосколиоз, заболевание плевры или диафрагмальную дисфункцию, могут быть полезны и могут указывать на легкие как на основной патологический очаг. Также может быть полезен семейный анамнез обморока, внезапной смерти или врожденных пороков сердца.Симптомы недостаточности ПЖ могут включать усталость (из-за низкого сердечного выброса), тошноту с нечетким дискомфортом в правом верхнем квадранте (из-за заложенности печени) или без него, увеличение веса, увеличение обхвата живота, отек нижних конечностей и симптомы физической нагрузки (боль в груди, одышка, снижение толерантности к физической нагрузке). Также очень важно определить хроничность жалоб пациента (острые или хронические), чтобы понять, с какой скоростью прогрессирует процесс.
Физикальное обследование должно быть сосредоточено на включении / исключении диагностических возможностей в дополнение к попытке качественного определения состояния давления / объема как легочного, так и системного желудочков.Жизненно важные признаки (температура, артериальное давление, частота сердечных сокращений, периферическое насыщение O 2 и вес) не только могут говорить об уровне декомпенсации, но также могут указывать на конкретную этиологию. Осмотр грудной клетки и позвоночника может быть полезным, позволяя визуализировать характер дыхания и качественно оценивать дыхательный объем. Зажившие срединные рубцы после стернотомии и торакотомии также могут дать полезные подсказки (врожденный порок сердца [ВПС], заболевание легких). Оценка яремного венозного давления важна, потому что она может предоставить окно в давление наполнения правого желудочка, а также на функцию трикуспидального клапана (заметные волны А — стеноз трикуспидального клапана; заметные волны V — трикуспидальная регургитация).Также следует искать признак Куссмауля (констриктивный перикардит). У пациентов с недостаточностью ПЖ из-за повышенного давления в легочной артерии закрытие клапана легочной артерии может пальпироваться слева от второго межреберья в конце систолы. Пульсация легочной артерии может ощущаться с обеих сторон грудины на уровне второго межреберья. Прикладывание руки исследователя к грудине пациента может выявить наличие приподнятого правого желудочка, а заметная пульсация правого желудочка может ощущаться чуть ниже мечевидного отростка.Перкуссия границы на правой стороне сердца может продемонстрировать увеличенное правое предсердие. При аускультации следует сосредоточить внимание на оценке клапанной патологии, ИБС и наличия правостороннего и / или левостороннего галопа (S 4 или S 3 ). Следует также отметить расщепление второго тона сердца (широкий разрыв указывает на блокаду правой ножки пучка Гиса; фиксированный разрыв указывает на дефект межпредсердной перегородки). Может присутствовать шум Грэма Стилла (легочная регургитация из-за легочной гипертензии).Правосторонний галоп часто слышен у нижнего левого края грудины или в подксифоидной области при слегка зажатом раструбе стетоскопа. Наличие галопа может говорить о наличии перегрузки как давлением, так и объемом в любом желудочке. Также могут присутствовать гепатомегалия, асцит и отек нижних конечностей. Пальпация проксимальных отделов конечностей также может быть полезным индикатором системного сосудистого сопротивления, при этом «холодные» конечности указывают на низкий сердечный выброс с повышенным системным сопротивлением.
Рентген грудной клетки может быть полезным диагностическим инструментом и может помочь подтвердить результаты физикального обследования. Он может быть особенно полезен в качестве предварительного обследования паренхимы легких и заболеваний плевры. Он также может дать приблизительную оценку размера сердца и конкретного увеличения камеры. В идеале в дополнение к традиционному задне-переднему виду (PA) должна быть включена боковая грудная пленка. Боковая пленка может помочь в диагностике редких проблем, таких как врожденное отсутствие перикарда (кардиомегалия присутствует в проекции PA, но не в боковой проекции) и аномалии Эбштейна.Степень и баланс легочной васкулярности также могут служить важными ключами, указывающими не только на этиологию, но и на тяжесть.
ЭКГ — важная часть начального обследования правосторонней сердечной недостаточности. Всегда полезно искать доказательства увеличения или гипертрофии камеры, особенно правого желудочка. ЭКГ может быть особенно полезной при острой декомпенсации правого желудочка, когда инфаркт правого желудочка (элевация ST в V1 с нижними изменениями ST; элевация ST в V3 или V4R) и острая легочная эмболия (синусовая тахикардия, блокада правой ножки пучка Гиса, S1Q3T3, T -волновые инверсии через прекордиум) могут быть заметными игроками.Также предварительно может быть диагностирована дисплазия правого желудочка (эпсилон-волна).
Острая декомпенсация функции правого желудочка почти всегда требует неотложной помощи и часто требует столь же быстрой диагностики и лечения. Правый желудочек предназначен в первую очередь для выполнения объемной работы; любое резкое увеличение постнагрузки ПЖ (как в случае обширной тромбоэмболии легочной артерии) может привести к серьезному ухудшению состояния сердечно-сосудистой системы. Трансторакальная эхокардиограмма может быть особенно полезной для определения основной причины острой недостаточности правого желудочка и определения терапевтических вмешательств.Стоит отметить, что многие признаки хронической недостаточности ПЖ (например, периферические отеки, асцит, гипертрофия ПЖ [ПЖ] на ЭКГ и т. Д.) Могут отсутствовать. Это также верно в отношении острой массивной тромбоэмболии легочной артерии, когда расчетное давление в ЛА (основанное на скорости трикуспидального клапана) может быть лишь незначительно повышенным. Системная гипотензия и сердечно-сосудистый коллапс могут быть единственными подсказками. Консультант по кардиологии и кардиохирург могут быть чрезвычайно полезны в диагностике и лечении острой декомпенсации правого желудочка.
Хроническая недостаточность правого желудочка потенциально менее драматична, но может привести к столь же плохим результатам по сравнению с острой недостаточностью правого желудочка. В отличие от естественного правого желудочка, подвергающегося нормальной постнагрузке, правый желудочек с хроническим повышением давления может стать заметно гипертрофированным и генерировать давление, превышающее системный желудочек («надсистемный правый желудочек»). Как и в случае острой недостаточности правого желудочка, трансторакальная эхокардиограмма может быть полезным первым шагом в расшифровке этиологии дисфункции правого желудочка.
Одной из наиболее частых причин недостаточности правого желудочка является левожелудочковая (ЛЖ) или системная желудочковая недостаточность. Прежде чем отправиться в экспедицию за редкими, стоит исключить системную желудочковую или клапанную дисфункцию и редкие причины повышенного давления в ЛП (корриатриатум, надмитральное кольцо или миксома ЛП). Это особенно верно для пожилых пациентов, у которых левосторонняя болезнь сердца более распространена. Также могут присутствовать другие этиологии, которые влияют на свойства наполнения обоих желудочков, такие как констриктивный перикардит или рестриктивная кардиомиопатия.Более редкие причины повышенной посткапиллярной посткапиллярной постнагрузки на ПЖ включают стеноз легочных вен из-за внешнего сдавления (примеры включают гранулематозное заболевание, такое как саркоид, или фиброзирующий медиастинит из-за гистоплазмоза) или внутреннюю облитерацию просвета легочных вен после таких процедур, как изоляция легочных вен для фибрилляции предсердий . Агрессивное лечение системной желудочковой недостаточности может привести к одновременному улучшению недостаточности ПЖ.
Если недостаточность ЛЖ в значительной степени исключена, фокус перемещается на правый желудочек и его интерфейс с легочной сосудистой сетью.Наличие или отсутствие легочной гипертензии является важной точкой разветвления этой оценки. Если присутствует легочная гипертензия, диагностическая оценка направлена на расшифровку основной этиологии.
Если легочная гипертензия отсутствует, рассмотрите врожденные проблемы с функцией правого желудочка, включая аритмогенную дисплазию правого желудочка (АРВД), аномалию трикуспидального клапана Эбштейна или другие формы врожденного порока сердца. ИБС может быть связана как с высоким, так и с низким давлением в легочной артерии, а также с дисфункцией правого желудочка.Наличие ИБС должно побудить к направлению в центр, специализирующийся на уходе за взрослыми с ИБС.
В большинстве случаев хронической правосторонней сердечной недостаточности, особенно с сопутствующей легочной гипертензией, в конечном итоге требуется оценка с помощью катетеризации правого сердца с возможностью исследования легочного вазодилататора.
За последние несколько лет терапевтический арсенал для лечения легочной гипертензии расширился за счет непрерывных внутривенных, подкожных и ингаляционных простациклинов в дополнение к пероральным антагонистам эндотелина, ингибиторам PDE5 и блокаторам кальциевых каналов.Поскольку терапевтический алгоритм постоянно меняется, рекомендуется направление в центры, специально предназначенные для лечения легочной гипертензии.
Оценка и лечение правожелудочковой недостаточности
Палевский Х. И., Фишман А. П. Хроническое легочное сердце. Этиология и лечение. JAMA 263 , 2347–2353 (1990).
CAS
PubMed
Google ученый
Андерсен, Х.Р., Фальк, Э. и Нильсен, Д. Инфаркт правого желудочка: частота, размер и топография при ишемической болезни сердца: проспективное исследование, включающее 107 последовательных аутопсий из отделения коронарной терапии. J. Am. Coll. Кардиол. 10 , 1223–1232 (1987).
CAS
PubMed
Google ученый
Марелли, А. Дж., Маки, А. С., Ионеску-Итту, Р., Рахме, Э. и Пилоте, Л. Врожденные пороки сердца в общей популяции: изменение распространенности и возрастного распределения. Тираж 115 , 163–172 (2007).
PubMed Central
PubMed
Google ученый
Warnes, C.A. и др. . ACC / AHA 2008 Руководство по ведению взрослых с врожденными пороками сердца. Тираж 118 , 2395–2451 (2008).
PubMed
Google ученый
Давлурос, П. А., Нива, К., Уэбб, Г. и Гацулис, М. А. Правый желудочек при врожденном пороке сердца. Сердце 92 (Приложение 1), i27 – i38 (2006).
PubMed Central
PubMed
Google ученый
Фогель М.А. и др. . Потеря мощности и эффективность правого желудочка у пациентов после тетралогии восстановления Фалло с легочной недостаточностью: клинические последствия. J. Thorac. Кардиоваск. Surg. 143 , 1279–1285 (2012).
PubMed
Google ученый
Галье, Н. и др. . Рекомендации по диагностике и лечению легочной гипертензии: Целевая группа по диагностике и лечению легочной гипертензии Европейского общества кардиологов (ESC) и Европейского респираторного общества (ERS), одобренная Международным обществом трансплантации сердца и легких ( ISHLT). Eur. Heart J. 30 , 2493–2537 (2009).
PubMed
Google ученый
Мюррей Б. Аритмогенная дисплазия / кардиомиопатия правого желудочка (ARVD / C): обзор молекулярной и клинической литературы. J. Genet. Couns. 21 , 494–504 (2012).
PubMed
Google ученый
Хант С.А. и др. . ACC / AHA 2005 г. Обновление рекомендаций по диагностике и лечению хронической сердечной недостаточности у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по составлению документов по обновлению Рекомендаций 2001 г. по оценке и лечению Heart Failure): разработан в сотрудничестве с Американским колледжем грудных врачей и Международным обществом трансплантации сердца и легких: одобрен Обществом сердечного ритма. Тираж 112 , e154 – e235 (2005).
PubMed Central
PubMed
Google ученый
Лук, А., Ан, Э., Соор, Г. С. и Бутани, Дж. Дилатационная кардиомиопатия: обзор. J. Clin. Патол. 62 , 219–225 (2009).
CAS
PubMed
Google ученый
Саймон М.А. и др. . Фенотипирование правого желудочка у больных легочной гипертензией. Clin. Пер. Sci. 2 , 294–249 (2009).
PubMed Central
PubMed
Google ученый
Богард, Х. Дж., Абэ, К., Вонк Нордеграаф, А. и Фелькель, Н. Ф. Правый желудочек под давлением: клеточные и молекулярные механизмы правожелудочковой недостаточности при легочной гипертензии. Сундук 135 , 794–804 (2009).
CAS
PubMed Central
PubMed
Google ученый
Модести, П.А. и др. . Активация различных факторов роста в правом и левом желудочке при экспериментальной перегрузке объемом. Гипертония 43 , 101–108 (2004).
CAS
PubMed
Google ученый
Lowes, B.D. и др. . Изменения экспрессии генов в интактном сердце человека. Подавление тяжелой цепи альфа-миозина в гипертрофированном миокарде желудочков. J. Clin.Вкладывать деньги. 100 , 2315–2324 (1997).
CAS
PubMed Central
PubMed
Google ученый
Herron, T. J. & McDonald, K. S. Небольшие количества экспрессии изоформы тяжелой цепи альфа-миозина значительно увеличивают выходную мощность фрагментов сердечных миоцитов крыс. Circ. Res. 90 , 1150–1152 (2002).
CAS
PubMed
Google ученый
Гомес, А. и др. . Ишемия правого желудочка у пациентов с первичной легочной гипертензией. J. Am. Coll. Кардиол. 38 , 1137–1142 (2001).
PubMed
Google ученый
Заоборный Т. и др. . Метаболизм оксида азота в митохондриях при адаптации сердца крысы к высоте: эффект силденафила, L-NAME и L-аргинина. Am. J. Physiol. Heart Circ. Physiol. 296 , h2741 – h2747 (2009 г.).
CAS
PubMed
Google ученый
Нагендран, Дж. и др. . Динамическое и камерно-специфическое ремоделирование митохондрий при гипертрофии правого желудочка может быть терапевтически нацелено. J. Thorac. Кардиоваск. Surg. 136 , 168–178 (2008).
PubMed
Google ученый
Нагендран, Дж. и др. . Фосфодиэстераза 5 типа высоко экспрессируется в гипертрофированном правом желудочке человека, а резкое ингибирование фосфодиэстеразы 5 типа улучшает сократительную способность. Тираж 116 , 238–248 (2007).
CAS
PubMed Central
PubMed
Google ученый
Shan, X. et al. . Дифференциальная экспрессия PDE5 в поврежденном и исправном миокарде человека. Circ. Сердечная недостаточность. 5 , 79–86 (2012).
CAS
PubMed
Google ученый
Хаддад, Ф. и др. .Легочная гипертензия, связанная с болезнью левых отделов сердца: характеристики, новые концепции и стратегии лечения. Prog. Кардиоваск. Дис. 54 , 154–167 (2011).
PubMed
Google ученый
Мэтьюз Дж. К. и Маклафлин В. Острая правожелудочковая недостаточность на фоне острой тромбоэмболии легочной артерии или хронической легочной гипертензии: подробный обзор патофизиологии, диагностики и лечения. Curr. Кардиол. Ред. 4 , 49–59 (2008).
PubMed Central
PubMed
Google ученый
Уоттс, Дж. А., Маркик, М. Р. и Клайн Дж. А. Правожелудочковая сердечная недостаточность в результате тромбоэмболии легочной артерии: ключевые отличия от хронической легочной гипертензии. J. Card. Провал. 16 , 250–259 (2010).
PubMed
Google ученый
Simonneau, G. и др. . Клиническая классификация легочной гипертензии. J. Am. Coll. Кардиол. 43 (Дополнение S), 5S – 12S (2004).
Google ученый
Santamore, W. P. & Dell’Italia, L. J. Взаимозависимость желудочков: значительный вклад левого желудочка в систолическую функцию правого желудочка. Prog. Кардиоваск. Дис. 40 , 289–308 (1998).
CAS
PubMed
Google ученый
Вебер К.Т., Яницки, Дж. С., Шрофф, С. и Фишман, А. П. Сократительные механизмы и взаимодействие правого и левого желудочков. Am. J. Cardiol. 47 , 686–695 (1981).
CAS
PubMed
Google ученый
Хоффман, Д., Систо, Д., Фратер, Р. В. и Николич, С. Д. Взаимодействие левого-правого желудочка с несокращающимся правым желудочком. J. Thorac. Кардиоваск. Surg. 107 , 1496–1502 (1994).
CAS
PubMed
Google ученый
Ван Тасселл, Б. В. и др. . Систолическая дисфункция правого желудочка у пациентов с реперфузированным острым инфарктом миокарда с подъемом сегмента ST. Внутр. J. Cardiol. 155 , 314–316 (2012).
PubMed
Google ученый
Хиросе, К., Шу, Н. Х., Рид, Дж. Э. и Рамберже, Дж.A. Расширение и ремоделирование правого желудочка в первый год после первичного инфаркта миокарда левого желудочка через трансмуральную стенку. Am. J. Cardiol. 72 , 1126–1130 (1993).
CAS
PubMed
Google ученый
Буссани Р. и др. . Расширение правого желудочка после острого инфаркта миокарда левого желудочка является предиктором чрезвычайно высокого периинфарктного апоптоза при патологоанатомическом исследовании у людей. J. Clin. Патол. 56 , 672–676 (2003).
CAS
PubMed Central
PubMed
Google ученый
Толдо, С. и др. . Дисфункция правого желудочка после острого инфаркта миокарда при отсутствии легочной гипертензии у мышей. PLoS ONE 6 , e18102 (2011).
CAS
PubMed Central
PubMed
Google ученый
Мишальски-Ямка, Т. и др. . Степень дисфункции правого желудочка и инфаркта миокарда, оцениваемая с помощью CMR, является независимыми предикторами исхода на раннем этапе после ИМпST, леченного с помощью первичной ангиопластики. JACC Cardiovasc. Imaging 3 , 1237–1246 (2010).
PubMed
Google ученый
Антони, М. Л. и др. . Прогностическое значение функции правого желудочка у пациентов после острого инфаркта миокарда, получавших первичное чрескожное коронарное вмешательство. Circ. Кардиоваск. Imaging 3 , 264–271 (2010).
Google ученый
Anavekar, N. S. и др. . Полезность изменения фракционной площади правого желудочка для прогнозирования смерти, сердечной недостаточности и инсульта после инфаркта миокарда (из исследования VALIANT ECHO). Am. J. Cardiol. 101 , 607–612 (2008).
Google ученый
Зорнофф, Л.А. и др. . Дисфункция правого желудочка и риск сердечной недостаточности и смертности после инфаркта миокарда. J. Am. Coll. Кардиол. 39 , 1450–1455 (2002).
Google ученый
Мета, С. Р. и др. . Влияние поражения правого желудочка на смертность и заболеваемость у пациентов с инфарктом миокарда нижней челюсти. J. Am. Coll. Кардиол. 37 , 37–43 (2001).
CAS
PubMed
Google ученый
Хаддад, Ф., Хант, С. А., Розенталь, Д. Н. и Мерфи, Д. Дж. Функция правого желудочка при сердечно-сосудистых заболеваниях, часть I: анатомия, физиология, старение и функциональная оценка правого желудочка. Тираж 117 , 1436–1448 (2008).
PubMed Central
PubMed
Google ученый
Ган, К.Т. и др. . Нарушение наполнения левого желудочка из-за взаимодействия правого и левого желудочков у пациентов с легочной артериальной гипертензией. Am. J. Physiol. Heart Circ. Physiol. 290 , h2528 – h2533 (2006).
CAS
PubMed
Google ученый
Хопкинс В. Э. и Вагонер А. Д. Тяжелая легочная гипертензия без правожелудочковой недостаточности: уникальные сердца пациентов с синдромом Эйзенменгера. Am. J. Cardiol. 89 , 34–38 (2002).
PubMed
Google ученый
Хопкинс, У.Э. Производительность правого желудочка при врожденном пороке сердца: физиологическая и патофизиологическая перспектива. Cardiol. Clin. 30 , 205–218 (2012).
PubMed
Google ученый
Warnes, C. A. Взрослые врожденные пороки сердца важность правого желудочка. J. Am. Coll. Кардиол. 54 , 1903–1910 (2009).
PubMed Central
PubMed
Google ученый
Мицуо, Т., Шимазаки, С. и Мацуда, Х. Дисфункция правого желудочка у пациентов с сепсисом. Крит. Care Med. 20 , 630–634 (1992).
CAS
PubMed
Google ученый
Чан, К. М. и Клингер, Дж.Р. Правый желудочек при сепсисе. Clin. Chest Med. 20 , 661–676 (2008).
Google ученый
Дайнаут, Дж. Ф. и др. . Дисфункция правого желудочка у больных септическим шоком. Intensive Care Med. 14 , 488–491 (1988).
PubMed
Google ученый
Хаддад, Ф., Дойл, Р., Мерфи, Д.Дж. И Хант, С. А. Функция правого желудочка при сердечно-сосудистых заболеваниях, часть II: патофизиология, клиническое значение и лечение правожелудочковой недостаточности. Тираж 117 , 1717–1731 (2008).
PubMed Central
PubMed
Google ученый
Guazzi, M. & Arena, R. Легочная гипертензия с левосторонним пороком сердца. Nat. Rev. Cardiol. 7 , 648–659 (2010).
PubMed
Google ученый
Mullens, W. и др. . Важность венозного застоя для ухудшения функции почек при запущенной декомпенсированной сердечной недостаточности. J. Am. Coll. Кардиол. 53 , 589–596 (2009).
PubMed Central
PubMed
Google ученый
Damman, K. et al . Повышенное центральное венозное давление связано с нарушением функции почек и смертностью у широкого круга пациентов с сердечно-сосудистыми заболеваниями. J. Am. Coll. Кардиол. 53 , 582–588 (2009).
PubMed Central
PubMed
Google ученый
Schrier, R. W. & Bansal, S. Легочная гипертензия, правожелудочковая недостаточность и почки: чем отличается от левожелудочковой недостаточности? Clin. Варенье. Soc. Нефрол. 3 , 1232–1237 (2008).
PubMed Central
PubMed
Google ученый
Фельдт Р.Х. и др. . Энтеропатия с потерей белка после операции Фонтана. J. Thorac. Кардиоваск. Surg. 112 , 672–680 (1996).
CAS
PubMed
Google ученый
МакГун, М. Д. и Кейн, Г. С. Легочная гипертензия: диагностика и лечение. Mayo Clin. Proc. 84 , 191–207 (2009).
PubMed Central
PubMed
Google ученый
Санс, Дж., Конрой, Дж. И Нарула, Дж. Визуализация правого желудочка. Cardiol. Clin. 30 , 189–203 (2012).
PubMed
Google ученый
Форфия, П. Р. и др. . Смещение кольца трикуспидального клапана позволяет прогнозировать выживаемость при легочной гипертензии. Am. J. Respir. Крит. Care Med. 174 , 1034–1041 (2006).
Google ученый
van Wolferen, S.А. и др. . Прогностическое значение массы, объема и функции правого желудочка при идиопатической легочной артериальной гипертензии. Eur. Heart J. 28 , 1250–1257 (2007).
PubMed
Google ученый
Маклафлин В.В. и др. . Документ консенсуса экспертов ACCF / AHA 2009 по легочной гипертензии: отчет Целевой группы Фонда Американского колледжа кардиологов по документам экспертного согласия и Американской кардиологической ассоциации, разработанный в сотрудничестве с Американским колледжем грудных врачей; Американское торакальное общество, Inc.; и Ассоциация легочной гипертензии. J. Am. Coll. Кардиол. 53 , 1573–1619 (2009).
PubMed
Google ученый
Хортон, К. Д., Мис, Р. В. и Хилл, Дж. С. Оценка правого желудочка с помощью эхокардиографии: учебник для специалистов по ультразвуковой сонографии сердца. J. Am. Soc. Эхокардиогр. 22 , 776–792 (2009).
PubMed
Google ученый
Вудард, П.К. и др. . Практическое руководство ACR по выполнению и интерпретации магнитно-резонансной томографии сердца (МРТ). J. Am. Coll. Радиол. 3 , 665–676 (2006).
PubMed
Google ученый
млн лет назад, Н. и др. . Магнитно-резонансная томография сердца при аритмогенной кардиомиопатии правого желудочка: корреляция с дисперсией QRS. Magn. Резон. 30 , 1454–1460 (2012).
Google ученый
Тей, К. и др. . Допплерэхокардиографический индекс для оценки глобальной функции правого желудочка. J. Am. Soc. Эхокардиогр. 9 , 838–847 (1996).
CAS
Google ученый
Dujardin, K. S. и др. . Прогностическое значение индекса Доплера, сочетающего систолическую и диастолическую эффективность при идиопатической дилатационной кардиомиопатии. Am. J. Cardiol. 82 , 1071–1076 (1998).
CAS
PubMed
Google ученый
Eidem, B. W., Tei, C., O’Leary, P. W., Cetta, F. & Seward, J. B. Негеометрическая количественная оценка функции правого и левого желудочка: индекс производительности миокарда у здоровых детей и пациентов с аномалией Эбштейна. J. Am. Soc. Эхокардиогр. 11 , 849–856 (1998).
CAS
PubMed
Google ученый
Исии, М. и др. . Количественная оценка глобальной функции правого желудочка у детей с нормальным сердцем и врожденными пороками сердца: индекс производительности миокарда правого желудочка. Pediatr. Кардиол. 21 , 416–421 (2000).
CAS
PubMed
Google ученый
Eidem, B. W., O’Leary, P. W., Tei, C. & Seward, J. B. Полезность индекса производительности миокарда для оценки функции правого желудочка при врожденных пороках сердца. Am. J. Cardiol. 86 , 654–658 (2000).
CAS
PubMed
Google ученый
Damy, T. и др. . Распространенность, ассоциация и прогностическая ценность систолической экскурсии в плоскости трикуспидального кольца (TAPSE) среди амбулаторных пациентов, направленных для оценки сердечной недостаточности. J. Card. Провал. 18 , 216–225 (2012).
PubMed
Google ученый
Раджагопалан, Н., Саймон, М. А., Матье, М. А. и Лопес-Кандалес, А. Определение дисфункции правого желудочка с помощью тканевой допплеровской визуализации при легочной гипертензии. Внутр. J. Cardiol. 128 , 359–363 (2008).
PubMed
Google ученый
Саймон М.А. и др. . Тканевая допплерография декомпенсации правого желудочка при легочной гипертензии. Congest. Сердечная недостаточность. 15 , 271–276 (2009).
PubMed Central
PubMed
Google ученый
Sade, L.E. и др. . Тканевое допплеровское исследование правого желудочка с использованием мультисегментарного подхода: сравнение с магнитно-резонансной томографией сердца. J. Am. Soc. Эхокардиогр. 22 , 361–368 (2009).
PubMed
Google ученый
Матиас, К. и др. .Анализ деформации и скорости деформации на основе отслеживания спекл-трекинга: метод оценки ранних изменений систолической функции правого желудочка у пациентов с системным склерозом и нормальным давлением в легочной артерии. J. Cardiovasc. Med. (Hagerstown) 10 , 129–134 (2009).
Google ученый
Джатегаонкар, С. Р. и др. . Двумерное изображение деформации и скорости деформации правого желудочка у взрослых пациентов до и после чрескожного закрытия дефектов межпредсердной перегородки. Eur. J. Echocardiogr. 10 , 499–502 (2009).
PubMed
Google ученый
Meris, A. et al. . Сроки и величина регионарной функции правого желудочка: исследование деформации на основе отслеживания спеклов у здоровых субъектов и пациентов с дисфункцией правого желудочка. J. Am. Soc. Эхокардиогр. 23 , 823–831 (2010).
PubMed
Google ученый
Шиндера, С.T., Mehwald, P. S., Sahn, D. J. и Kececioglu, D. Точность трехмерной эхокардиографии в реальном времени для количественной оценки объема правого желудочка: исследования статического и пульсирующего кровотока в анатомической модели in vitro . J. Ultrasound Med. 21 , 1069–1075 (2002).
PubMed
Google ученый
Хубка М. и др. . Трехмерное эхокардиографическое измерение массы и объема левого и правого желудочков: in vitro, проверка. Внутр. J. Cardiovasc. Imaging 18 , 111–118 (2002).
PubMed
Google ученый
Menzel, T. et al. . Количественная оценка объемов правого желудочка при тяжелой хронической тромбоэмболической легочной гипертензии с использованием трансторакальной трехмерной эхокардиографии: изменения, вызванные тромбоэндартерэктомией легких. Eur. J. Echocardiogr. 3 , 67–72 (2002).
CAS
PubMed
Google ученый
Каяни, Э.Г. и др. . Улучшенная полуавтоматическая количественная оценка объемов левого желудочка и фракции выброса с помощью 3-мерной эхокардиографии с датчиком с полной матричной матрицей: сравнение с магнитно-резонансной томографией. J. Am. Soc. Эхокардиогр. 18 , 779–788 (2005).
PubMed
Google ученый
Бенза, Р., Бидерман, Р., Мурали, С. и Гупта, Х. Роль магнитно-резонансной томографии сердца в лечении пациентов с легочной артериальной гипертензией. J. Am. Coll. Кардиол. 52 , 1683–1692 (2008).
PubMed
Google ученый
МакЛюр, Л. Э. и Пикок, А. Дж. Магнитно-резонансная томография сердца для оценки сердца и легочного кровообращения при легочной гипертензии. Eur. Респир. J. 33 , 1454–1466 (2009).
CAS
PubMed
Google ученый
Санс, Дж. и др. . Оценка жесткости легочной артерии при легочной гипертензии с помощью магнитного резонанса сердца. JACC Cardiovasc. Imaging 2 , 286–295 (2009).
PubMed
Google ученый
Reiter, G. и др. . Полученные с помощью магнитного резонанса трехмерные картины кровотока в основной легочной артерии как маркер легочной гипертензии и мера повышенного среднего легочного артериального давления. Circ. Кардиоваск. Imaging 1 , 23–30 (2008).
PubMed
Google ученый
Swift, A.J. и др. . Диагностическая точность сердечно-сосудистой магнитно-резонансной томографии морфологии и функции правого желудочка при оценке подозрения на легочную гипертензию по результатам реестра ASPIRE. J. Cardiovasc. Magn. Резон. 14 , 40 (2012).
PubMed Central
PubMed
Google ученый
Чен, С.С. и др. . Сердечно-сосудистая магнитно-резонансная маркировка свободной стенки правого желудочка для оценки функции миокарда по длинной оси при врожденных пороках сердца. J. Cardiovasc. Magn. Резон. 13 , 80 (2011).
PubMed Central
PubMed
Google ученый
Ким Р. Дж. и др. . Использование магнитно-резонансной томографии с контрастным усилением для выявления обратимой дисфункции миокарда. N. Engl. J. Med. 343 , 1445–1453 (2000).
CAS
Google ученый
Тандри, Х. и др. . Неинвазивное определение фиброза миокарда при аритмогенной кардиомиопатии правого желудочка с использованием магнитно-резонансной томографии с замедленным усилением. J. Am. Coll. Кардиол. 45 , 98–103 (2005).
PubMed Central
PubMed
Google ученый
Шехата, М.Л. и др. . Отсроченное усиление миокарда при легочной гипертензии: легочная гемодинамика, функция правого желудочка и ремоделирование. Am. J. Roentgenol. 196 , 87–94 (2011).
Google ученый
Вонг Т. К. и др. . Связь между расширением внеклеточного матрикса, количественно оцененным с помощью магнитного резонанса сердечно-сосудистой системы, и краткосрочной смертностью Тираж 126 , 1206–1216 (2012).
PubMed Central
PubMed
Google ученый
Пламханс, К. и др. . Оценка глобальной функции правого желудочка на 64-MDCT по сравнению с МРТ. Am. J. Roentgenol. 190 , 1358–1361 (2008).
Google ученый
Кох, К. и др. . Оценка функции правого желудочка с помощью 16-рядной КТ: сравнение с магнитно-резонансной томографией. Eur. Радиол. 15 , 312–318 (2005).
CAS
PubMed
Google ученый
Raman, S. V., Shah, M., McCarthy, B., Garcia, A. & Ferketich, A. K. Многодетекторная рядная компьютерная томография сердца точно определяет размер и функцию правого и левого желудочков по сравнению с магнитным резонансом сердца. Am. Сердце J. 151 , 736–744 (2006).
PubMed
Google ученый
Ву, Дж., Ван, Ю., Саймон, М. А. и Бригам, Дж. С. Новый подход к извлечению кинематических признаков из правого желудочка человека для классификации гипертонии: технико-экономическое обоснование. Phys. Med. Биол. 57 , 7905–7922 (2012).
PubMed
Google ученый
Стил П., Кирч Д., ЛеФри М. и Батток Д. Измерение фракций выброса правого и левого желудочка с помощью радионуклидной ангиокардиографии при ишемической болезни сердца. Сундук 70 , 51–56 (1976).
CAS
PubMed
Google ученый
ван дер Маас, Н. и др. . Фракция выброса правого желудочка, измеренная с помощью множественной планарной вентрикулографии с радионуклидами, является независимым прогностическим фактором у пациентов с ишемической болезнью сердца. J. Nucl. Кардиол. 19 , 1162–1169 (2012).
CAS
PubMed
Google ученый
де Гроот, П. и др. . Систолическая функция правого желудочка для стратификации риска у пациентов со стабильной систолической дисфункцией левого желудочка: сравнение радионуклидной ангиографии с параметрами эходопплера. Eur. Heart J. 33 , 2672–2679 (2012).
PubMed
Google ученый
Брент, Б. Н., Малер, Д., Маттей, Р. А., Бергер, Х. Дж. И Зарет, Б. Л. Неинвазивная диагностика легочной артериальной гипертензии при хронической обструктивной болезни легких: фракция выброса правого желудочка в состоянии покоя. Am. J. Cardiol. 53 , 1349–1353 (1984).
CAS
PubMed
Google ученый
Le Guludec, D. et al . Прогностическое значение радионуклидной ангиографии у пациентов с правожелудочковой аритмией. Тираж 103 , 1972–1976 (2001).
CAS
PubMed
Google ученый
Мориз, А.П. и Гудвин, С. Физическая радионуклидная ангиография у пациентов с митральным стенозом: значение ответа правого желудочка. Am. Heart J. 112 , 509–517 (1986).
CAS
PubMed
Google ученый
Aepfelbacher, FC, Yeon, SB, Ho, KK, Parker, JA & Danias, PG ECG-gated 99m Tc КТ однофотонной эмиссии Tc для оценки структуры и функции правого желудочка: аналогична ли предоставленная информация на эхокардиографию? Сундук 124 , 227–232 (2003).
PubMed
Google ученый
Caresia-Aroztegui, A. P. et al. . Равновесная радионуклидная ангиография Gated-SPECT в оценке правого желудочка у пациентов с восстановленной тетралогией Фалло. Nucl. Med. Commun. 28 , 159–164 (2007).
PubMed
Google ученый
Le Guludec, D. et al. . Оценка радионуклидной ангиографии в диагностике аритмогенной кардиомиопатии правого желудочка. J. Am. Coll. Кардиол. 26 , 1476–1483 (1995).
CAS
PubMed
Google ученый
Арора, Р., Чжао, К. Х., Гугучев, П. А., Векслер, Дж. П. и Травин, М. И. Идентификация тяжелой дисфункции правого желудочка и перегрузки давлением с помощью ОФЭКТ-визуализации перфузии миокарда стрессовыми радионуклидами со стробированием. J. Nucl. Кардиол. 6 , 375–376 (1999).
CAS
PubMed
Google ученый
Дау, Д., Coaguila, C. & Vilain, D. Электрокардиографическая однофотонная эмиссионная компьютерная томография. Радионуклидная ангиография обеспечивает хорошую воспроизводимость результатов между исследованиями для количественной оценки глобальной систолической функции правого желудочка. Nucl. Med. Commun. 28 , 391–399 (2007).
PubMed
Google ученый
Mazraeshahi, R.M., Striet, J., Oeltgen, R.C. & Gerson, M.C. Изображения SPECT миокарда для диагностики легочной гипертензии и гипертрофии правого желудочка. J. Nucl. Med. Technol. 38 , 175–180 (2010).
PubMed Central
PubMed
Google ученый
Nishijima, K., Miyahara, Y., Furukawa, K., Matsushita, T. & Kohno, S. Одновременная оценка функции правого желудочка и гипертрофии с помощью Tc-99m MIBI. Clin. Nucl. Med. 24 , 151–155 (1999).
CAS
PubMed
Google ученый
Укконен, Х. и др. . Связана ли вентиляционная эффективность (наклон VE / VCO2) с окислительным метаболизмом правого желудочка у пациентов с застойной сердечной недостаточностью? Eur. J. Сердечная недостаточность. 10 , 1117–1122 (2008).
CAS
PubMed
Google ученый
Мельничук, Л. М. и др. . Связь между функцией правого желудочка и повышенным накоплением [ 18 F] фтордезоксиглюкозы в правом желудочке у пациентов с сердечной недостаточностью. Circ. Кардиоваск. Imaging 4 , 59–66 (2011).
PubMed
Google ученый
Оикава, М. и др. . Повышенное накопление [ 18 F] фтордезоксиглюкозы в свободной стенке правого желудочка у пациентов с легочной гипертензией и эффектом эпопростенола. J. Am. Coll. Кардиол. 45 , 1849–1855 (2005).
CAS
PubMed
Google ученый
Чемпион, H.К., Мичелакис, Э. Д. и Хассун, П. М. Комплексный инвазивный и неинвазивный подход к блоку правого желудочка и легочного кровообращения: современное состояние и клиническое и исследовательское значение. Тираж 120 , 992–1007 (2009).
PubMed Central
PubMed
Google ученый
Рич, С., Кауфманн, Э. и Леви, П. С. Влияние высоких доз блокаторов кальциевых каналов на выживаемость при первичной легочной гипертензии. N. Engl. J Med. 327 , 76–81 (1992).
CAS
PubMed
Google ученый
Lankhaar, J. W. et al. . Количественная оценка постнагрузки правого желудочка у пациентов с легочной гипертензией и без нее. Am. J. Physiol. Heart Circ. Physiol. 291 , h2731 – h2737 (2006).
CAS
PubMed
Google ученый
Lankhaar, J. и др. . Сопротивление легочных сосудов и комплаентность остаются обратно пропорциональными во время лечения легочной гипертензии. Eur. Heart J. 29 , 1688–1695 (2008).
PubMed
Google ученый
Тедфорд, Р. Дж. и др. . Давление заклинивания легочных капилляров увеличивает пульсирующую нагрузку на правый желудочек. Тираж 125 , 289–297 (2012).
PubMed
Google ученый
Махапатра, С., Нишимура, Р. А., Сораджа, П., Ча, С. и МакГун, М. Д. Взаимосвязь емкости легочной артерии и смертности при идиопатической легочной артериальной гипертензии. J. Am. Coll. Кардиол. 47 , 799–803 (2006).
PubMed
Google ученый
Кербаул, Ф. и др. . Как простациклин улучшает сердечный выброс при правожелудочковой недостаточности в сочетании с легочной гипертензией. Am. Дж.Респир. Крит. Care Med. 175 , 846–850 (2007).
CAS
PubMed
Google ученый
Хантер К. С. и др. . Входной импеданс легочных сосудов является комбинированной мерой сопротивления и жесткости легочных сосудов и позволяет прогнозировать клинические исходы лучше, чем только сопротивление легочных сосудов, у педиатрических пациентов с легочной гипертензией. Am. Heart J. 155 , 166–174 (2008).
PubMed
Google ученый
Гофрани, Х.А. и др. . Перспективы лечения легочной артериальной гипертензии. J. Am. Coll. Кардиол. 54 , S108 – S117 (2009).
PubMed Central
PubMed
Google ученый
Бадеш Д. Б. и др. . Диагностика и оценка легочной артериальной гипертензии. J. Am. Coll. Кардиол. 54 (Дополнение S), S55 – S66 (2009).
PubMed
Google ученый
Bistola, V. et al. . Прогностическое значение показателей систолической и диастолической функции тканевого допплера правого желудочка в сочетании с натрийуретическим пептидом B-типа в плазме у пациентов с тяжелой сердечной недостаточностью, вторичной по отношению к ишемической или идиопатической дилатационной кардиомиопатии. Am. J. Cardiol. 105 , 249–254 (2010).
CAS
PubMed
Google ученый
Fijalkowska, A. et al. . N-концевой натрийуретический пептид мозга в сыворотке крови как прогностический параметр у пациентов с легочной гипертензией. Сундук 129 , 1313–1321 (2006).
CAS
PubMed
Google ученый
Nagaya, N. et al. . Натрийуретический пептид плазмы мозга как прогностический индикатор у пациентов с первичной легочной гипертензией. Тираж 102 , 865–870 (2000).
CAS
PubMed
Google ученый
Lowenthal, A. et al. . Полезность натрийуретического пептида B-типа и N-концевого натрийуретического пептида про-B-типа в качестве биомаркеров сердечной недостаточности у маленьких детей с врожденным пороком сердца с одним желудочком. Am. J. Cardiol. 109 , 866–872 (2012).
CAS
PubMed
Google ученый
Кучер Н., Принцен, Г. и Гольдхабер, С. З. Прогностическая роль натрийуретического пептида мозга при острой тромбоэмболии легочной артерии. Тираж 107 , 2545–2547 (2003).
CAS
PubMed
Google ученый
Андресен М. и др. . Натрийуретический пептид типа B может быть маркером реперфузии у пациентов с тромбоэмболией легких, подвергшихся инвазивному лечению. Внутр. J. Cardiovasc. Imaging 28 , 659–666 (2012).
PubMed
Google ученый
Кая М.Г. и др. . Натрийуретический пептид B-типа плазмы в диагностике инфаркта миокарда нижнего отдела с поражением правого желудочка. Coron. Artery Dis. 19 , 609–613 (2008).
PubMed
Google ученый
Kostrubiec, M. et al . Признаки ишемии миокарда на электрокардиограмме коррелируют с повышенным сердечным тропонином в плазме и систолической дисфункцией правого желудочка при острой тромбоэмболии легочной артерии. Cardiol. J. 17 , 157–162 (2010).
PubMed
Google ученый
Torbicki, A. et al. . Обнаруживаемый сывороточный тропонин сердца Т как маркер плохого прогноза у пациентов с хронической прекапиллярной легочной гипертензией. Тираж 108 , 844–848 (2003).
CAS
PubMed
Google ученый
Mullens, W. и др. . Важность венозного застоя для ухудшения функции почек при запущенной декомпенсированной сердечной недостаточности. J. Am. Coll. Кардиол. 53 , 589–596 (2009).
PubMed Central
PubMed
Google ученый
Damman, K. et al. . Повышенное центральное венозное давление связано с нарушением функции почек и смертностью у широкого круга пациентов с сердечно-сосудистыми заболеваниями. J. Am. Coll. Кардиол. 53 , 582–588 (2009).
PubMed Central
PubMed
Google ученый
Кук, Дж. А. и др. . Кинетика, динамика и биодоступность буметанида у здоровых людей и пациентов с застойной сердечной недостаточностью. Clin. Pharmacol. Ther. 44 , 487–500 (1988).
CAS
PubMed
Google ученый
Братер, Д.C., Day, B., Burdette, A. и Anderson, S. Буметанид и фуросемид при сердечной недостаточности. Kidney Int. 26 , 183–189 (1984).
CAS
PubMed
Google ученый
Бинанай, К. и др. . Оценка исследования застойной сердечной недостаточности и эффективности катетеризации легочной артерии: исследование ESCAPE. JAMA 294 , 1625–1633 (2005).
PubMed Central
PubMed
Google ученый
Лоус, Б.Д., Саймон, М. А., Цветкова, Т. О., Бристоу, М. Р. Инотропы в эпоху бета-блокаторов. Clin. Кардиол. 23 (Дополнение), III11 – III16 (2000).
CAS
PubMed
Google ученый
Чен, Э. П., Биттнер, Х. Б., Дэвис, Р. Д. Младший и Ван Тригт, П. 3-й Милринон улучшает легочную гемодинамику и функцию правого желудочка при хронической легочной гипертензии. Ann. Грудной. Surg. 63 , 814–821 (1997).
CAS
PubMed
Google ученый
Pepke-Zaba, J., Higenbottam, T. W., Dinh-Xuan, A. T., Stone, D. & Wallwork, J. Вдыхаемый оксид азота как причина селективной вазодилатации легких при легочной гипертензии. Ланцет 338 , 1173–1174 (1991).
CAS
PubMed Central
PubMed
Google ученый
Россент, Р. и др. . Влияние вдыхаемого оксида азота на функцию правого желудочка при тяжелом остром респираторном дистресс-синдроме. Intensive Care Med. 21 , 197–203 (1995).
CAS
PubMed
Google ученый
Szold, O. et al. . Вдыхаемый оксид азота улучшает легочные функции после массивной тромбоэмболии легочной артерии: отчет четырех пациентов и обзор литературы. Легкое 184 , 1–5 (2006).
PubMed
Google ученый
Саммерфилд, Д. Т., Десаи, Х., Левитов, А., Грумс, Д. А. и Марик, П. Е. Вдыхание оксида азота в качестве спасательной терапии при массивной тромбоэмболии легочной артерии: серия случаев. Respir. Уход 57 , 444–448 (2012).
PubMed
Google ученый
Солина А. и др. . Сравнение вдыхаемого оксида азота и милринона для лечения легочной гипертензии у взрослых кардиохирургических пациентов. J. Cardiothorac. Васк. Анест. 14 , 12–17 (2000).
CAS
PubMed
Google ученый
Солина А. Р. и др. . Доза-реакция на оксид азота у взрослых кардиохирургических пациентов. J. Clin. Анест. 13 , 281–286 (2001).
CAS
PubMed
Google ученый
Stobierska-Dzierzek, B., Awad, H. & Michler, R.E. Развивающееся лечение острой правосторонней сердечной недостаточности у реципиентов сердечного трансплантата. J. Am. Coll. Кардиол. 38 , 923–931 (2001).
CAS
Google ученый
Семигран М. Дж. и др. . Гемодинамические эффекты вдыхаемого оксида азота при сердечной недостаточности. J. Am. Coll. Кардиол. 24 , 982–988 (1994).
CAS
PubMed
Google ученый
Джоллиет П., Bulpa, P., Thorens, J. B., Ritz, M. & Chevrolet, J. C. Оксид азота и простациклин как тестовые агенты вазореактивности при тяжелой прекапиллярной легочной гипертензии: прогностическая способность и последствия для гемодинамики и газообмена. Грудь 52 , 369–372 (1997).
CAS
PubMed Central
PubMed
Google ученый
Тейлор Р. У. и др. . Низкие дозы вдыхаемого оксида азота у пациентов с острым повреждением легких: рандомизированное контролируемое исследование. JAMA 291 , 1603–1609 (2004).
CAS
PubMed Central
PubMed
Google ученый
Гриффитс, М. Дж. И Эванс, Т. В. Ингаляционная терапия оксидом азота у взрослых. N. Engl. J. Med. 353 , 2683–2695 (2005).
CAS
PubMed
Google ученый
Кушнер, Ф. Г. и др. . Обновления, сфокусированные на 2009 г .: рекомендации ACC / AHA по ведению пациентов с инфарктом миокарда с подъемом сегмента ST (обновление рекомендаций 2004 г. и ориентированное обновление 2007 г.) и рекомендации ACC / AHA / SCAI по чрескожному коронарному вмешательству (обновление рекомендаций 2005 г. и целенаправленное обновление 2007 г.) отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям. J. Am. Coll. Кардиол. 54 , 2205–2241 (2009).
Google ученый
Джейкобс, А. К. и др. . Кардиогенный шок, вызванный инфарктом правого желудочка: отчет из регистра SHOCK. J. Am. Coll. Кардиол. 41 , 1273–1279 (2003).
PubMed
Google ученый
Kucher, N. & Goldhaber, S.З. Ведение массивной тромбоэмболии легочной артерии. Тираж 112 , e28 – e32 (2005).
PubMed
Google ученый
Константинидес, С. и Голдхабер, С. З. Тромбоэмболия легочной артерии: оценка риска и управление. Eur. Сердце J. 33 , 3014–3022 (2012).
CAS
PubMed
Google ученый
Богард, Х.J. и др. . Блокада адренергических рецепторов обращает вспять ремоделирование и дисфункцию правых отделов сердца у крыс с легочной гипертензией. Am. J. Respir. Крит. Care Med. 182 , 652–660 (2010).
CAS
PubMed
Google ученый
Квайф Р. А. и др. . Влияние карведилола на функцию правого желудочка при хронической сердечной недостаточности. Am. J. Cardiol. 81 , 247–250 (1998).
CAS
PubMed
Google ученый
Хенеин, М. Ю., О’Салливан, К. А., Коутс, А. Дж. И Гибсон, Д. Г. Ингибиторы ангиотензин-превращающего фермента (АПФ) возвращают аномальное наполнение правого желудочка у пациентов с рестриктивной болезнью левого желудочка. J. Am. Coll. Кардиол. 32 , 1187–1193 (1998).
CAS
PubMed
Google ученый
Nguyen, Q.Т. и др. . Терапия антагонистом рецептора AT1 преимущественно улучшала функцию и фенотип правого желудочка на ранней стадии ремоделирования после ИМ. Br. J. Pharmacol. 138 , 1485–1494 (2003).
CAS
PubMed Central
PubMed
Google ученый
де Ман, Ф. С. и др. . Нарушение регуляции ренин-ангиотензин-альдостероновой системы способствует развитию легочной артериальной гипертензии. Am. J. Respir. Крит. Care Med. 186 , 780–789 (2012).
CAS
PubMed Central
PubMed
Google ученый
Rich, S. & Brundage, B.H. Высокодозная терапия с блокировкой кальциевых каналов при первичной легочной гипертензии: доказательства долгосрочного снижения легочного артериального давления и регресса гипертрофии правого желудочка. Тираж 76 , 135–141 (1987).
CAS
PubMed
Google ученый
Hinderliter, A. L. и др. . Влияние длительной инфузии простациклина (эпопростенола) на эхокардиографические измерения структуры и функции правого желудочка при первичной легочной гипертензии. Группа исследования первичной легочной гипертензии. Тираж 95 , 1479–1486 (1997).
CAS
PubMed
Google ученый
Ролевельд, Р.J. и др. . Влияние эпопростенола на гипертрофию и дилатацию правого желудочка при легочной гипертензии. Сундук 125 , 572–579 (2004).
CAS
Google ученый
Льюис, Г. Д. и др. . Силденафил улучшает переносимость упражнений и качество жизни у пациентов с систолической сердечной недостаточностью и вторичной легочной гипертензией. Тираж 116 , 1555–1562 (2007).
CAS
PubMed
Google ученый
Хопер, М. М. и др. . Риоцигуат для лечения интерстициальной болезни легких и легочной гипертензии: пилотное исследование. Eur. Респир. J. http://dx.doi.org/10.1183/036.00213911.
Гио, С. и др. . Систолическая дисфункция левого желудочка, связанная с исследованием риоцигуата легочной гипертензии (LEPHT): обоснование и дизайн. Eur.J. Сердечная недостаточность. 14 , 946–953 (2012).
CAS
PubMed
Google ученый
Сидхарта, П. Н., ван Гирсберген, П. Л., Халаби, А. и Дингеманс, Дж. Мацитентан: исследование на людях с новым антагонистом рецепторов эндотелина. Eur. J. Clin. Pharmacol. 67 , 977–984 (2011).
CAS
PubMed Central
PubMed
Google ученый
Богард, Х.J. и др. . Хронического повышения давления в легочной артерии недостаточно для объяснения правожелудочковой недостаточности. Тираж 120 , 1951–1960 (2009).
PubMed
Google ученый
Гарджани, А. и др. . Защитное действие водно-спиртового экстракта из корневищ Cynodon dactylon (L.) Pers. о компенсированной правожелудочковой недостаточности у крыс. BMC Дополнение. Альтерн.Med. 9 , 28 (2009).
PubMed Central
PubMed
Google ученый
Rich, S. & Lam, W. Септостомия предсердий в качестве паллиативной терапии рефрактерной первичной легочной гипертензии. Am. J. Cardiol. 51 , 1560–1561 (1983).
CAS
PubMed
Google ученый
Папайоанну, Т. Г. и Стефанадис, К.Основные принципы работы внутриаортального баллонного насоса и механизмы, влияющие на его работу. ASAIO J. 51 , 296–300 (2005).
PubMed
Google ученый
Goldstein, J. A. & Kern, M. J. Чрескожная механическая поддержка поврежденных правых отделов сердца. Cardiol. Clin. 30 , 303–310 (2012).
PubMed
Google ученый
Берман, М., Tsui, S., Vuylsteke, A., Klein, A. & Jenkins, D.P. Опасная для жизни недостаточность правого желудочка при легочной гипертензии: RVAD или ЭКМО? J. Трансплантация легкого сердца. 27 , 1188–1189 (2008).
PubMed
Google ученый
Берман, М. и др. . Успешная поддержка экстракорпоральной мембранной оксигенации после легочной тромбоэндартерэктомии. Ann. Грудной. Surg. 86 , 1261–1267 (2008).
PubMed
Google ученый
Scherer, M., Sirat, A. S., Moritz, A. & Martens, S. Экстракорпоральная мембранная оксигенация в качестве периоперационной поддержки правого желудочка у пациентов с бивентрикулярной недостаточностью, которым имплантируется вспомогательное устройство для левого желудочка. Eur. J. Cardiothorac. Surg. 39 , 939–944 (2011).
PubMed
Google ученый
Шерер М., Moritz, A. & Martens, S. Использование экстракорпоральной мембранной оксигенации у пациентов с терапевтическим рефрактерным кардиогенным шоком в качестве моста к имплантируемому вспомогательному устройству для левого желудочка и периоперационной поддержке правого сердца. J. Artif. Органы 12 , 160–165 (2009).
CAS
PubMed
Google ученый
Taghavi, S. et al. . Экстракорпоральная мембранная оксигенация превосходит вспомогательное устройство для правого желудочка при острой правожелудочковой недостаточности после трансплантации сердца. Ann. Грудной. Surg. 78 , 1644–1649 (2004).
PubMed
Google ученый
Моазами, Н. и др. . Механическая поддержка изолированной правожелудочковой недостаточности у пациентов после кардиотомии. J. Трансплантация легкого сердца. 23 , 1371–1375 (2004).
PubMed
Google ученый
Каул, Т. К. и Кан, Д.R. Постинфарктный рефрактерный правый желудочек: исключение правого желудочка. Возможный вариант механической поддержки сердца у пациентов, не подходящих для трансплантации сердца. J. Cardiovasc. Surg. (Турин) 41 , 349–355 (2000).
CAS
Google ученый
Фурукава, К., Мотомура, Т. и Носе, Ю. Правожелудочковая недостаточность после имплантации вспомогательного устройства для левого желудочка: необходимость имплантируемого вспомогательного устройства для правого желудочка. Artif. Органы 29 , 369–377 (2005).
PubMed
Google ученый
Клима, У. и др. . Тяжелая правожелудочковая недостаточность после трансплантации сердца. Единый центр опыта. Transpl. Int. 18 , 326–332 (2005).
PubMed
Google ученый
Кормос, Р. Л. и др. . Правожелудочковая недостаточность у пациентов с вспомогательным устройством для левого желудочка с непрерывным потоком HeartMate II: частота, факторы риска и влияние на исходы. J. Thorac. Кардиоваск. Surg. 139 , 1316–1324 (2010).
Google ученый
Мэтьюз, Дж. К., Келлинг, Т. М., Пагани, Ф. Д. и Ааронсон, К. Д. Оценка риска правожелудочковой недостаточности — предоперационный инструмент для оценки риска правожелудочковой недостаточности у кандидатов на вспомогательное устройство левого желудочка. J. Am. Coll. Кардиол. 51 , 2163–2172 (2008).
PubMed Central
PubMed
Google ученый
Фитцпатрик Дж.Р. 3-й и др. . Оценка риска, полученная на основе дооперационного анализа данных, позволяет прогнозировать необходимость двухжелудочковой механической поддержки кровообращения. J. Трансплантация легкого сердца. 27 , 1286–1292 (2008).
PubMed Central
PubMed
Google ученый
Дракос, С. Г. и др. . Факторы риска, позволяющие прогнозировать недостаточность правого желудочка после имплантации вспомогательного устройства для левого желудочка. Am.J. Cardiol. 105 , 1030–1035 (2010).
PubMed
Google ученый
Потапов Э.В. и др. . Несостоятельность трехстворчатого клапана и геометрия правого желудочка как предикторы функции правого желудочка после имплантации вспомогательного устройства для левого желудочка. J. Трансплантация легкого сердца. 27 , 1275–1281 (2008).
PubMed
Google ученый
Кукуцка, М. и др. . Соотношение конечных диастолических диаметров правого и левого желудочков и прогнозирование правожелудочковой недостаточности с помощью вспомогательных устройств для левого желудочка с непрерывным потоком. J. Трансплантация легкого сердца. 30 , 64–69 (2011).
PubMed
Google ученый
Грант, А. Д., Смедира, Н. Г., Старлинг, Р. К. и Марвик, Т. Х. Независимая и возрастающая роль количественной оценки правого желудочка для прогнозирования правожелудочковой недостаточности после имплантации вспомогательного устройства для левого желудочка. J. Am. Coll. Кардиол. 60 , 521–528 (2012).
PubMed
Google ученый
Фитцпатрик, Дж. Р. 3-й и др. . Раннее запланированное учреждение бивентрикулярной механической поддержки кровообращения приводит к лучшим результатам по сравнению с отсроченным преобразованием вспомогательного устройства для левого желудочка в вспомогательное устройство для бивентрикулярного кровообращения. J. Thorac. Кардиоваск. Surg. 137 , 971–977 (2009).
PubMed Central
PubMed
Google ученый
Паларди, М. и др. . Дисфункция правого желудочка при интенсивной фармакологической разгрузке сохраняется после механической разгрузки. J. Card. Провал. 16 , 218–224 (2010).
PubMed
Google ученый
Бхама, Дж. К. и др. . Клинический опыт использования системы Levitronix CentriMag для временной механической поддержки кровообращения правого желудочка. J. Трансплантация легкого сердца. 28 , 971–976 (2009).
PubMed
Google ученый
Такаяма, Х. и др. . Новый подход к чрескожной механической поддержке правого желудочка. Eur. J. Cardiothorac. Surg. 41 , 423–426 (2012).
PubMed
Google ученый
McGee, E.C. Jr и др. .Бивентрикулярные VAD с непрерывным потоком демонстрируют суточные вариации потока и приводят к восстановлению органов-мишеней. Ann. Грудной. Surg. 92 , e1 – e3 (2011).
PubMed
Google ученый
Лёбе М. и др. . Первоначальный клинический опыт тотального эндопротезирования сердца с помощью двойных насосов осевого потока HeartMate-II при тяжелой бивентрикулярной сердечной недостаточности. Методист Дебейки Кардиоваск. J. 7 , 40–44 (2011).
PubMed
Google ученый
Такагаки, М. и др. . Успешное преобразование вспомогательного устройства для левого желудочка TandemHeart в вспомогательное устройство для правого желудочка после имплантации HeartMate XVE. Ann. Грудной. Surg. 86 , 1677–1679 (2008).
PubMed
Google ученый
Гислер, Г. М., Гомес, Дж. С., Лецу, Г., Vooletich, M. и Smalling, R. W. Первоначальный отчет о чрескожной помощи правого желудочка при шоке правого желудочка, вторичном по отношению к инфаркту правого желудочка. Катетер. Кардиоваск. Интерв. 68 , 263–266 (2006).
PubMed
Google ученый
Пруткин, Дж. М., Строте, Дж. А. и Стаут, К. К. Чрескожное вспомогательное устройство для правого желудочка как опора при кардиогенном шоке из-за инфаркта правого желудочка. J. Invasive Cardiol. 20 , E215 – E216 (2008).
PubMed
Google ученый
Copeland, J. G. et al. . Замена сердца полным искусственным сердцем как мост к трансплантации. N. Engl. J. Med. 351 , 859–867 (2004).
CAS
PubMed
Google ученый
Кирш М. и др. .Выживаемость после бивентрикулярной механической поддержки кровообращения: имеет ли значение тип устройства? J. Трансплантация легкого сердца. 31 , 501–508 (2012).
PubMed
Google ученый
Мейнс, Б. П. и др. . Клинические преимущества частичной поддержки кровообращения у пациентов класса IIIB и раннего IV класса Нью-Йоркской кардиологической ассоциации. Eur. J. Cardiothorac. Surg. 39 , 693–698 (2011).
PubMed
Google ученый
Шмитто, Дж. Д. и др. . Два осевых микронасоса Synergy в качестве бивентрикулярного вспомогательного устройства на модели овец. J. Трансплантация легкого сердца. 31 , 1223–1229 (2012).
PubMed
Google ученый
Stehlik, J. et al. . Реестр Международного общества трансплантации сердца и легких: 29-й официальный отчет о трансплантации сердца взрослым — 2012 г. J. Трансплантация легкого сердца. 31 , 1052–1064 (2012).
PubMed
Google ученый
Кристи, Дж. Д. и др. . Реестр Международного общества трансплантации сердца и легких: 29-й отчет о трансплантации легких и сердце-легкие взрослым — 2012 г. J. Трансплантация легкого сердца. 31 , 1073–1086 (2012).
PubMed
Google ученый
Лечение острой правожелудочковой недостаточности EMRA
У 50-летней женщины с первичной легочной гипертензией в анамнезе с дисфункцией правого желудочка в течение недели наблюдается усиление боли в животе.Она вялость, лихорадка до 102,5 F, частота дыхания 40 и насыщение на 85% комнатным воздухом. Ее САД колеблется от 60 до 70 мм рт. Вы на мгновение делаете паузу, обдумывая введение жидкости и риски, связанные с интубацией этого пациента с вероятным сепсисом с известной дисфункцией правого желудочка.
Введение
Острая недостаточность правого желудочка (ПЖ), хотя и встречается гораздо реже, чем недостаточность левого желудочка (ЛЖ), добавляет уникальную сложность к ведению тяжелобольного пациента.Гипоксия и гипотензия могут наблюдаться как при декомпенсированной недостаточности ЛЖ, так и при недостаточности ПЖ из-за ряда основных поражений. Однако основные патофизиологические и лечебные соображения резко различаются.
Праймер для физиологии
RV является частью системы низкого давления, созданной с учетом комплаенса и не очень хорошо справляющейся с повышенной постнагрузкой или легочной гипертензией. В то время как ПЖ может адаптироваться посредством гипертрофии так же, как ЛЖ адаптируется к системной гипертензии, сократимость падает из-за дилатации в ситуациях резко увеличенной постнагрузки (как при острой массивной тромбоэмболии легочной артерии) или в крайних случаях хронически увеличивающейся постнагрузки (как у пациентов). при тяжелой форме ХОБЛ, первичной легочной гипертензии или тяжелой левожелудочковой недостаточности). 1-4
Сильно расширенный ПЖ выталкивает межжелудочковую перегородку в пространство, которое в противном случае занимает ЛЖ. Это концепция «взаимозависимости желудочков». При декомпенсированной недостаточности ПЖ с перегрузкой объемом межжелудочковая перегородка смещается в ЛЖ во время конечной диастолы, что приводит к снижению преднагрузки ЛЖ. 5 По мере того, как системное кровяное давление падает и становится ближе к давлению правого желудочка, градиент давления, при котором перфузируется правый желудочек, становится меньше, и правый желудочек подвержен ишемии.После ишемии сократимость правого желудочка еще больше падает, и последовательность самовоспроизводится. 6-8
Диагностика
В то время как для окончательного диагноза легочной гипертензии требуется катетеризация правых отделов сердца и инвазивное измерение давления в сердечной и легочной артериях, прикроватная эхокардиография обеспечивает способ быстрого выявления дисфункции правого желудочка у недифференцированного пациента в критическом состоянии.
Апикальный четырехкамерный вид, если это возможно, лучше всего подходит для сравнения размеров камер.Соотношение размеров камеры ПЖ: ЛЖ> 1 или конечный диастолический диаметр ПЖ> 30 мм (на среднем уровне) указывает на то, что ПЖ расширен и что правостороннее давление может быть повышено (Рисунок 1). 9 Точно так же потеря коллапса нижней полой вены (НПВ) на вдохе указывает на повышенное давление наполнения ПП, наблюдаемое при декомпенсированной дисфункции ПЖ. При взгляде на парастернальную короткую ось уплощение межжелудочковой перегородки приводит к тому, что ЛЖ принимает характерную D-форму, что свидетельствует о наличии взаимозависимости желудочков (рис. 2).
Управление жидкостями
При декомпенсированном отказе правого желудочка осторожный подход к управлению жидкостью имеет первостепенное значение, и проблематично полагаться на один маркер состояния объема. Например, НПВ может быть полнокровной как при гипо-, так и при гиперволемии в результате увеличенной преднагрузки и несоответствия правых отделов сердца.
В клинических сценариях, предполагающих перегрузку объемом (например, пропущенный диализ), прямой поток может быть улучшен путем разгрузки правого желудочка. Могут иметь значение диуретики и даже заместительная почечная терапия. 10
При гиповолемии сердечный выброс может улучшиться от осторожного введения жидкостей внутривенно. Знание клинического сценария (например, диареи) имеет решающее значение и может дать наилучшее представление о состоянии объема пациента. Если есть подозрение на потерю объема, разумным подходом является использование небольших проблем с жидкостями и тщательный мониторинг реакции. В качестве альтернативы, выполнение пассивного подъема ног с соответствующим увеличением сердечного выброса, измеренным с помощью специального монитора или прикроватной эхокардиограммы, может идентифицировать пациента как чувствительного к жидкости и может определять объемную реанимацию.( Для получения дополнительной информации см. «Оценка быстродействия жидкости в ED» по адресу emresident.org/ahead-curve-assessment-fluid-responsiveness-ed.)
Вазопрессоры и инотропы
ПЖ перфузируется в систолу и диастолу через градиент давления между системным артериальным давлением (САД) и давлением в камере ПЖ (RVP). Чтобы предотвратить ишемию правого желудочка, следует избегать системной гипотензии, чтобы поддерживать этот градиент давления. К сожалению, многие из обычно используемых вазоактивных агентов, используемых для снижения системной гипотензии, неизбирательно вызывают сужение сосудов, тем самым увеличивая сопротивление легочных сосудов и давление ПЖ.
Фенилэфрин представляет собой чистый агонист альфа-1, который действует на легочную сосудистую сеть и увеличивает постнагрузку ПЖ; лучше избегать при отказе жилого автофургона. Напротив, норэпинефрин увеличивает сопротивление легочных сосудов в меньшей степени, чем фенилэфрин, одновременно увеличивая инотропию за счет агонизма бета-1. 11 Вазопрессин является привлекательным средством для использования при недостаточности ПЖ, поскольку он является сильнодействующим системным вазоконстриктором, но мало влияет на легочную сосудистую сеть. 12 Инодилататоры — добутамин и милринон — увеличивают сократимость правого желудочка и могут иметь значение, когда другие агенты не работают. Однако оба препарата могут снижать системное сосудистое сопротивление и, как правило, требуют одновременного применения другого вазопрессора. Эпинефрин предлагает агонизм бета-1,2 и альфа-1, уравновешивая инотропию с сужением сосудов и предоставляя автономный агент, который увеличивает сердечный выброс, не беспокоясь о расширении сосудов и гипотонии. Следует отметить, что добутамин, милринон и адреналин все потенциально являются аритмогенными, что представляет особую опасность для пациентов с правожелудочковой недостаточностью, сердечный выброс которых зависит от синусового ритма. 13,14
Управление дыхательными путями
Дыхательная недостаточность при правожелудочковой недостаточности поддается лечению; по возможности следует избегать интубации. Эта группа пациентов склонна к периинтубационному гемодинамическому коллапсу из-за увеличения постнагрузки ПЖ при вентиляции с положительным давлением и снижения системного сосудистого сопротивления при индукции. 15,16 Идеальная стратегия для обеспечения проходимости дыхательных путей включает оптимизацию гемодинамики перед интубацией, выбор правильно дозированного индукционного агента с хорошим гемодинамическим профилем и использование стратегии низкого дыхательного объема с предотвращением гиперкапнии, гипоксемии и чрезмерного ПДКВ . Предвидеть постинтубационную гипотензию. Неинвазивная вентиляция легких является привлекательным вариантом, поскольку она может предоставить информацию о том, как пациент реагирует на положительное давление, и ее можно легко прервать.
Дополнительная терапия
У пациентов в критическом состоянии с декомпенсированной недостаточностью правого желудочка, которые не ответили на другие методы лечения, следует рассмотреть возможность вдыхания оксида азота. Оксид азота селективно расширяет легочную сосудистую сеть — одновременно снижая сопротивление легочных сосудов и улучшая вентиляционную перфузию за счет увеличения перфузии в хорошо вентилируемые части легких. 17 Ингаляционные простациклины, такие как эпопростанол или iliprost , аналогичным образом расширяют легочную сосудистую сеть, но, в отличие от оксида азота, могут иметь системные эффекты и не должны приниматься без привлечения специализированных служб. 10 Пациенты с первичной легочной гипертензией, получающие вливания легочных сосудорасширяющих средств в амбулаторных условиях, должны продолжать принимать эти препараты, так как внезапная отмена может спровоцировать возвратную легочную гипертензию и гемодинамический коллапс. 18 Экстракорпоральная мембранная оксигенация (ЭКМО) играет роль спасательной терапии при декомпенсированной недостаточности правого желудочка, и перевод в центр с возможностями ЭКМО следует рассмотреть как можно раньше. 19,20
Рис. 1. Апикальный вид с четырьмя камерами
Правая камера больше размера левого желудочка.
Рис. 2. Перегородка в форме буквы «D»
Видна в диастоле, что указывает на перегрузку ПЖ объемом и взаимозависимость желудочков.
Заключение по делу
У больного была диагностирована дисфункция правого желудочка, острая декомпенсация из-за холецистита.Первоначально ей выполнили неинвазивную вентиляцию легких, но в конечном итоге потребовалась интубация из-за рефрактерной гипоксии. Ей поддерживали подкожный трепростинил в амбулаторных условиях. Это было быстро возобновлено как внутривенное вливание. Поскольку ее системное артериальное давление продолжало падать, ей назначили милринон и адреналин, а также вдыхали оксид азота. В отделении интенсивной терапии ее состояние продолжало ухудшаться, и ее перевод в центр с возможностями ЭКМО был скоординирован.
Дисфункция правого желудочка усложняет ведение тяжелобольного пациента.Эти пациенты подвержены декомпенсации в ситуациях перегрузки жидкостью, шоковых состояний и других колебаний сердечной динамики. Необходима осторожная стратегия жидкостной реанимации — с осторожностью, чтобы не вызвать ятрогенную перегрузку правого желудочка. Системная гипотензия может спровоцировать ишемию правого желудочка, и ее следует избегать с помощью индивидуального подхода к выбору вазопрессоров и других дополнительных методов лечения. Интубация связана с высоким риском смерти, учитывая сложные гемодинамические последствия вентиляции с положительным давлением, и ее следует по возможности избегать.
Список литературы
- Simonneau G, Robbins IM, Beghetti M, et al. Обновленная клиническая классификация легочной гипертензии. Джам Колл Кардиол . 2009; 54 (1с1): С43-С54.
- Грейсон CR. Патофизиология правожелудочковой недостаточности. Crit Care Med . 2008; 36 (1 приложение): С57-65. DOI: 10.1097 / 01.CCM.0000296265.52518.70 [DOI].
- Грейсон CR. Правожелудочковая недостаточность в реанимации. Curr Opin Crit Care .2012; 18 (5): 424-431. DOI: 10.1097 / MCC.0b013e3283577070 [DOI].
- Gan C, Lankhaar JW, Marcus JT, et al. Нарушение наполнения левого желудочка из-за взаимодействия правого и левого желудочков у пациентов с легочной артериальной гипертензией. Am J Physiol Heart Circ Physiol . 2006; 290 (4): h2528-33. DOI: 01031.2005 [pii].
- Рудски Л.Г., Лай В.В., Афилало Дж. И др. Рекомендации по эхокардиографической оценке правых отделов сердца у взрослых: отчет американского общества эхокардиографии: одобрен европейской ассоциацией эхокардиографии, зарегистрированным отделением европейского общества кардиологов и канадским обществом эхокардиографии. Журнал Американского общества эхокардиографии . 2010; 23 (7): 685-713.
- Wilcox SR, Kabrhel C, Channick RN. Легочная гипертензия и правожелудочковая недостаточность в медицине неотложной помощи. Энн Эмерг Мед . 2015; 66 (6): 619-628. DOI: 10.1016 / j.annemergmed.2015.07.525 [DOI].
- van Wolferen SA, Marcus JT, Westerhof N, et al. Нарушение кровотока в правой коронарной артерии у пациентов с легочной гипертензией. Eur Heart J . 2008; 29 (1): 120-127. doi: ehm567 [pii].
- Goldstein JA. Патофизиология и лечение ишемии правых отделов сердца. Джам Колл Кардиол . 2002; 40 (5): 841-853.
- Matthews JC, McLaughlin V. Острая правожелудочковая недостаточность в условиях острой тромбоэмболии легочной артерии или хронической легочной гипертензии: подробный обзор патофизиологии, диагностики и лечения. Текущие обзоры кардиологии . 2008; 4 (1): 49-59.
- Лам Т., МакКаслин К.А., Возняк Т.С. и др. Медикаментозное и хирургическое лечение острой правожелудочковой недостаточности. Джам Колл Кардиол . 2010; 56 (18): 1435-1446.
- Kwak Y, Lee C, Park Y, Hong Y. Эффект фенилэфрина и норэпинефрина у пациентов с хронической легочной гипертензией. Анестезия . 2002; 57 (1): 9-14.
- Currigan DA, Hughes RJ, Wright CE, Angus JA, Soeding PF. Сосудосуживающие реакции на вазопрессоры в легочных и лучевых артериях человека Исследование in vitro. Журнал Американского общества анестезиологов . 2014; 121 (5): 930-936.
- Андерсон Дж. Л., Аскинс Дж. С., Гилберт Е. М., Менлов Р. Л., Лутц Дж. Р.. Возникновение желудочковых аритмий у пациентов, получающих острые и хронические инфузии милринона. Am Heart J . 1986; 111 (3): 466-474.
- Кербаул Ф., Ронделет Б., Мотте С. и др. Влияние норэпинефрина и добутамина на правожелудочковую недостаточность, вызванную давлением. Crit Care Med . 2004; 32 (4): 1035-1040.
- Myles PS, зал JL, Berry CB, Esmore DS. Первичная легочная гипертензия: длительная остановка сердца и успешная реанимация после индукции анестезии при трансплантации сердце-легкие. J Cardiothorac Vasc Anesth . 1994; 8 (6): 678-681.
- Hoeper MM, Granton J. Ведение отделения интенсивной терапии пациентов с тяжелой легочной гипертензией и правожелудочковой недостаточностью. Американский журнал респираторной медицины и реанимации . 2011; 184 (10): 1114-1124.
- Ичиносе Ф, Робертс Дж. Д. Младший, Запол, ВМ. Вдыхаемый оксид азота: селективный легочный вазодилататор: текущее использование и терапевтический потенциал. Тираж . 2004; 109 (25): 3106-3111. DOI: 10.1161 / 01.CIR.0000134595.80170.62 [doi].
- Минай О.А., Яред Дж., Кау Р., Субраманиам К., Хилл Н.С. Периоперационный риск и управление у пациентов с легочной гипертензией. Журнал сундуков . 2013; 144 (1): 329-340.
- Белохлавек Дж., Рон В., Янса П. и др. Вено-артериальная ЭКМО при тяжелой острой правожелудочковой недостаточности с легочной обструктивной гемодинамикой. J Инвазивный кардиол . 2010; 22 (8): 365.
- Machuca TN, de Perrot M. Механическая поддержка поврежденного правого желудочка у пациентов с прекапиллярной легочной гипертензией. Тираж . 2015; 132 (6): 526-536. DOI: 10.1161 / CIRCULATIONAHA.114.012593 [DOI].
Острая правожелудочковая недостаточность — кардиологические вмешательства сегодня
Кардиогенный шок определяется как системная гипоперфузия ткани, вторичная по отношению к неадекватному сердечному выбросу, несмотря на адекватный объем кровообращения и давление наполнения желудочков. Диагностические критерии кардиогенного шока включают систолическое артериальное давление (АД) <90 мм рт. Ст. В течение> 30 минут; снижение среднего артериального АД> 30 мм рт. ст. ниже исходного уровня при сердечном индексе <1.8 л / мин / м2 без гемодинамической поддержки или <2,2 л / мин / м2 с поддержкой; и повышенное давление наполнения желудочков.1
Шок, вызванный преобладающей острой правожелудочковой (ПЖ) недостаточностью, характеризуется клиническими проявлениями гипотензии; низкий сердечный выброс; компенсаторное повышение системного сосудистого сопротивления, часто проявляющееся в виде холодных липких конечностей; чистые легкие, свидетельствующие о нормальном давлении наполнения левого желудочка (ЛЖ); и повышенное давление в яремной вене, указывающее на повышенную преднагрузку ПЖ.При острой дисфункции правого желудочка свободная стенка правого желудочка (RVFW) не может способствовать инсульту, что приводит к неспособности поддерживать прямой ток в легочную артерию (PA) и, как следствие, к снижению преднагрузки LV. При дилатации правого желудочка межжелудочковая перегородка смещается в сторону левого желудочка, что еще больше снижает преднагрузку ЛЖ, что еще больше усугубляется повышенным внутриперикардиальным давлением (в результате резкой дилатации правого желудочка). В условиях острой ишемической ишемической дисфункции RVFW систолическое давление в RV и общая производительность генерируются за счет сократительной способности перегородки LV, опосредованной межжелудочковой перегородкой.2-4 Этот каскад событий, если его вовремя не распознать и не лечить, может привести к шоку и смерти.
Рисунок 1. Острый IMI с RVI. Эхокардиография выявляет увеличение ПЖ с дискинетическим движением свободной стенки и изгибом перегородки в сторону относительно недостаточно заполненного ЛЖ. Ангиография выявляет окклюзию проксимального отдела правой коронарной артерии. ED, конечный диастолический; ES, конечная систола. По материалам Bowers TR, O’Neill WO, Pica M, Goldstein JA. Паттерны коронарного нарушения, приводящие к острой ишемической дисфункции правого желудочка.Тираж. 2002; 106: 1104–1109.
Острая недостаточность правого желудочка может быть связана с острым нижним инфарктом миокарда (IMI) с вовлечением правого желудочка (RVI) (рис. 1), имплантацией вспомогательного устройства после LVAD, постортотопической трансплантацией сердца, посткардиотомией после любой кардиохирургической процедуры, острой тромбоэмболией легочной артерии и острая недостаточность правого сердечного клапана (например, острая регургитация трикуспидального клапана или клапана легочной артерии). Эхокардиография предоставляет доказательства недостаточности правого желудочка, включая дилатацию правого желудочка, подавленное движение RVFW и снижение фракции выброса правого желудочка.Правый желудочек может быть больше, чем левый желудочек (соотношение конечной диастолической площади ПЖ / ЛЖ> 0,6), и часто присутствует обратная кривизна перегородки.5 Эхокардиография также полезна для исключения заболевания перикарда, которое выходит за рамки этого обзора.
Использование катетера PA незаменимо при современном лечении кардиогенного шока, 6 и шок из-за острой недостаточности правого желудочка не является исключением (хотя следует соблюдать осторожность при введении любого катетера в ишемически расширенный правый желудочек, который очень чувствителен и подвержен риску). к желудочковым аритмиям).Сердечный энергетический выброс (CPO; выражается в ваттах) является единственным наиболее прогностическим маркером прогноза при кардиогенном шоке7. Его легко вычислить, умножив среднее системное АД на сердечный выброс и разделив на константу, 451 (CPO = [MAP X CO] / 451). Отношение центрального венозного давления к давлению заклинивания легочных капилляров> 0,63 предсказывает отказ правого желудочка после имплантации LVAD.8 Индекс пульсации PA (PAPi) может быть наиболее точным предиктором отказа правого желудочка после имплантации LVAD или после IMI с RVI9,10 рассчитывается с использованием обычно собираемых гемодинамических параметров (PAPi = [систолическое давление PA — диастолическое давление PA] / среднее давление в правом предсердии).
УПРАВЛЕНИЕ
Лечебная терапия
Медикаментозная терапия острой недостаточности правого желудочка основана на фундаментальных принципах оптимизации преднагрузки, постнагрузки и сократимости.11-13 Достижение приемлемой преднагрузки правого желудочка может быть достигнуто с помощью внутривенной инфузии жидкости или диуреза / диализа, в зависимости от ситуации. В большинстве случаев оптимальным является поддержание центрального венозного давления на уровне от 8 до 12 мм рт. Ст. Если правый желудочек не работает из-за чрезмерной постнагрузки, ее можно уменьшить с помощью легочных вазодилататоров (или с помощью тромболизиса в случае тромбоэмболий).Вазопрессоры и инотропы также могут потребоваться для поддержания АД в аорте, достаточного для перфузии кровообращения в коронарной артерии и увеличения сократимости ПЖ. Если эти маневры не могут восстановить адекватную перфузию тканей, может потребоваться механическая поддержка кровообращения (MCS).
Реваскуляризация
В случае острой недостаточности правого желудочка из-за RVI реперфузия окклюзированной правой коронарной артерии приводит к быстрому восстановлению систолической функции RV и улучшению гемодинамики. В регистре исследований SHOCK пациенты с шоком из-за преобладающей недостаточности ПЖ имели такой же уровень смертности, как и пациенты с преобладающей недостаточностью ЛЖ (~ 50%).14 Достижение успешной реперфузии миокарда, по-видимому, является решающим фактором, определяющим результат. В одноцентровой серии из 53 пациентов с острым RVI достижение ангиографически нормального кровотока в правой коронарной артерии и всех ее основных ветвях привело к резкому восстановлению показателей RV, улучшению сердечного выброса и увеличению выживаемости (98% против 42% с неудачная реперфузия; P = 0,001) .15 Важно отметить, что вагус-опосредованная брадикардия и / или блокада сердца могут возникать до, во время и после реваскуляризации, и может потребоваться временная стимуляция.
Тромболитическая терапия при острой массивной или субмассивной тромбоэмболии легочной артерии приводит к восстановлению легочного кровотока, устранению компенсаторной вазоконстрикции легких в сегментах легких, которые непосредственно не затронуты тромбообразованием, снижению постнагрузки ПЖ, увеличению преднагрузки ЛЖ и повышению системного АД и сердечного ритма. выход.16,17
Важно подчеркнуть, что правый желудочек обладает замечательной способностью восстанавливать функцию в условиях острого RVI с успешной реперфузией (даже после продолжительной ишемии) или после снятия острой перегрузки давлением после успешного лизиса легочных тромбоэмболов.
Внутриаортальный баллонный насос
Известно, что использование внутриаортального баллонного насоса (IABP) улучшает сердечную гемодинамику за счет увеличения перфузии коронарной артерии и снижения постнагрузки ЛЖ. Его влияние на функцию ПЖ при кардиогенном шоке не так хорошо изучено. В серии из 32 пациентов с шоком из-за острого IMI и RVI, получавших IABP и реваскуляризацию виновной окклюзии правой коронарной артерии, выживаемость составила 81% .18 IABP увеличила среднее системное АД у всех пациентов, что положительно сказалось на системной перфузии в целом и в частности для перфузии правой коронарной артерии во время и после реваскуляризации, а также для левой коронарной системы, что является решающим преимуществом при шоке с многососудистым заболеванием коронарной артерии.Кроме того, поскольку отказавший правый желудочек зависит от межжелудочковой перегородки для поддержания ударного объема, снижение постнагрузки ЛЖ с помощью IABP может косвенно улучшить работу ПЖ. Это может быть особенно важно для пациентов как с RVI, так и с сопутствующей дисфункцией LV, что связано с худшими исходами, чем при RVI с сохраненной функцией LV19
Прямая опора для правого желудочка
Коммерчески доступные устройства, которые непосредственно разгружают правый желудочек, включают Impella RP (Abiomed, Inc.), TandemHeart (TandemLife) и ProtekDuo (TandemLife). Каждое из этих устройств перекачивает кровь из полой вены и / или правого предсердия (RA) и выбрасывает ее в PA, тем самым минуя RV. Острые гемодинамические эффекты включают снижение давления в правом предсердии, повышение давления в ЛА, повышение давления в левом предсердии и увеличение сердечного выброса. Следует отметить, что, когда эти устройства используются у пациентов с бивентрикулярной недостаточностью, повышение давления в левом предсердии может привести к отеку легких, если только дополнительная преднагрузка ЛЖ не может быть компенсирована диурезом / диализом или прямой разгрузкой ЛЖ с помощью устройства MCS.
Impella RP — единственное устройство MCS, одобренное Управлением по контролю за продуктами и лекарствами США для лечения острой недостаточности правого желудочка. В устройстве используется один бедренный венозный доступ 23-F для введения предварительно сформированного катетера с косичками, в котором находится насос осевого потока. Входная часть катетера находится на стыке между нижней полой веной и RA, а выходная часть находится в основной PA. Безопасность и эффективность Impella RP была продемонстрирована у пациентов с шоком правого желудочка, вызванным RVI, имплантацией LVAD и посткардиотомией.В исследование RECOVER-RIGHT были включены 30 таких пациентов с острой недостаточностью правого желудочка, получавших Impella RP; У 18 пациентов была острая недостаточность ПЖ, осложнившая имплантацию имплантируемого LVAD. В этой когорте выживаемость до 30 дней или выписки из больницы составила 83,3%. Напротив, в подгруппе пациентов, получавших Impella RP по поводу острой недостаточности правого желудочка из-за кардиотомии или острого инфаркта миокарда, выживаемость составила 58,3%. Наиболее частыми побочными эффектами были кровотечение и гемолиз.20
TandemHeart использует две канюли 21-F, вводимые либо в обе бедренные вены, либо в одну бедренную вену и одну внутреннюю яремную вену.Приточная канюля помещается в ПП, а отводящая канюля — в ПП. Насос с центробежным потоком соединяет две канюли. ProtekDuo включает тот же центробежный насос, но канюли для притока и оттока объединены в один двухпросветный катетер, который вводится через внутреннюю яремную вену. И TandemHeart, и ProtekDuo могут быть оснащены оксигенатором, который может быть полезен при недостаточности правого желудочка с гипоксемией. В самой крупной серии сообщалось об исходах 46 пациентов, получавших TandemHeart по разным показаниям.21 Внутрибольничная летальность составила 57%, но была выше у пациентов с недостаточностью правого желудочка из-за острого инфаркта миокарда или имплантации LVAD.
Непрямая опора для правого желудочка
Веноартериальная экстракорпоральная мембранная оксигенация (VA-ECMO) использует центробежный насос для аспирации крови через канюлю, вставленную в центральный венозный кровоток, пропускания ее через мембранный оксигенатор и выброса в центральный артериальный кровоток. Острые гемодинамические эффекты включают снижение преднагрузки ПЖ и сердечного выброса ПЖ.Важно отметить, что VA-ECMO также увеличивает системное артериальное давление и постнагрузку ЛЖ. В частности, при бивентрикулярной недостаточности может потребоваться установка дополнительного устройства MCS или дренажа левого предсердия / желудочка для разгрузки левого желудочка для предотвращения обострения недостаточности ЛЖ и отека легких. Никаких клинических испытаний для оценки VA-ECMO для лечения острой недостаточности правого желудочка не проводилось, но полезность этой стратегии лечения для различных клинических показаний была описана в нескольких сериях случаев.22-25
Бивентрикулярная опора
Рисунок 2. Инвазивные гемодинамические записи пациента, которому первоначально была проведена чрескожная LVAD по поводу недостаточности ЛЖ (A). Пациент стал гипотензивным, и, основываясь в основном на данных инвазивной гемодинамики, было вставлено устройство Impella RP (B), что привело к улучшению сердечного выброса и снижению давления в правом предсердии (C). PCW, клин легочных капилляров.
Хотя VA-ECMO «обходит» и левый, и правый желудочки, он имеет ограниченную полезность при лечении бивентрикулярной недостаточности, поскольку ожидаемая постнагрузка ЛЖ ухудшит гемодинамику ЛЖ без дополнительного устройства MCS для разгрузки ЛЖ.Однако устройства прямой поддержки правого желудочка в сочетании с устройствами прямой поддержки ЛЖ (Impella, TandemHeart) или IABP использовались для успешного лечения бивентрикулярной недостаточности в качестве моста к выздоровлению, долговременной поддержке кровообращения или кардиохирургии (Рисунок 2) .26-31
ЗАКЛЮЧЕНИЕ
Рисунок 3. Предлагаемый алгоритм лечения острой недостаточности ПЖ. ЧКВ, чрескожное коронарное вмешательство; ПЭ, тромбоэмболия легочной артерии.
Острая недостаточность ПЖ требует своевременной диагностики, которая часто определяется соответствующими данными эхокардиографии и инвазивной гемодинамики.Немедленные реанимационные мероприятия должны быть нацелены на оптимизацию преднагрузки ПЖ, постнагрузки, сократимости и реваскуляризации в соответствии с клиническими показаниями.

 К таким реакциям относятся тахи- и брадикардия, изменения сосудистого периферического и легочного сопротивления, «централизация» кровообращения и другие формы перераспределения кровенаполнения, задержка жидкости, натрия, гипертрофия и расширение отдельных камер сердца и пр. Нарушения гемодинамики в свою очередь ведут к патологическим изменениям как в самом сердце и сосудах, так и в других органах и системах и сопровождаются расстройствами, ограничивающими жизненную активность больного и, в конечном счете, угрожающими его жизни.
К таким реакциям относятся тахи- и брадикардия, изменения сосудистого периферического и легочного сопротивления, «централизация» кровообращения и другие формы перераспределения кровенаполнения, задержка жидкости, натрия, гипертрофия и расширение отдельных камер сердца и пр. Нарушения гемодинамики в свою очередь ведут к патологическим изменениям как в самом сердце и сосудах, так и в других органах и системах и сопровождаются расстройствами, ограничивающими жизненную активность больного и, в конечном счете, угрожающими его жизни. Проявления: одышка, ортопноэ, признаки застоя в легких аускультативные (сухие хрипы ниже уровня лопаток, мигрирующие влажные хрипы) и рентгенологические, сердечная астма и отек легких, вторичная легочная гипертензия, тахикардия.
Проявления: одышка, ортопноэ, признаки застоя в легких аускультативные (сухие хрипы ниже уровня лопаток, мигрирующие влажные хрипы) и рентгенологические, сердечная астма и отек легких, вторичная легочная гипертензия, тахикардия. Проявления: набухание шейных вен, высокое венозное давление, акроцианоз, увеличение печени, субиктеричность, отеки — полостные и периферические.
Проявления: набухание шейных вен, высокое венозное давление, акроцианоз, увеличение печени, субиктеричность, отеки — полостные и периферические.
 Число дыханий увеличено на 50- 70%
Число дыханий увеличено на 50- 70% 
 Гемодинамика не нарушена. Скрытая сердечная недостаточность.
Гемодинамика не нарушена. Скрытая сердечная недостаточность.  Выраженные изменения гемодинамики в обоих кругах кровообращения, выражен-ные умеренно.
Выраженные изменения гемодинамики в обоих кругах кровообращения, выражен-ные умеренно.

 Она возникает при
Она возникает при




 Отеки постоянны, печень увеличена. Такие больные полностью нетрудоспособны.
Отеки постоянны, печень увеличена. Такие больные полностью нетрудоспособны.

 При наличии повреждений дыхательной системы микробные агенты, вирусы, токсины и другие опасные для здоровья вещества могут отрицательно сказываться на функциональной способности сосудов. Это приводит к развитию застойных явлений в малом круге кровообращения, что затрудняет нормальную работу сердца.
При наличии повреждений дыхательной системы микробные агенты, вирусы, токсины и другие опасные для здоровья вещества могут отрицательно сказываться на функциональной способности сосудов. Это приводит к развитию застойных явлений в малом круге кровообращения, что затрудняет нормальную работу сердца.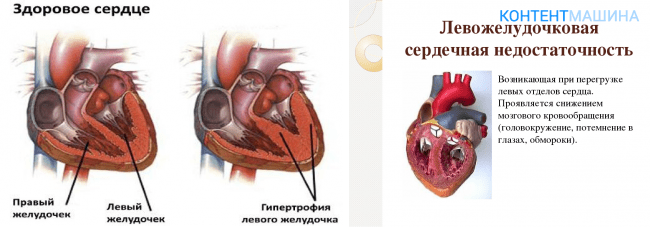 Это приводит к его переутомлению и нарушению нормальной функции.
Это приводит к его переутомлению и нарушению нормальной функции.
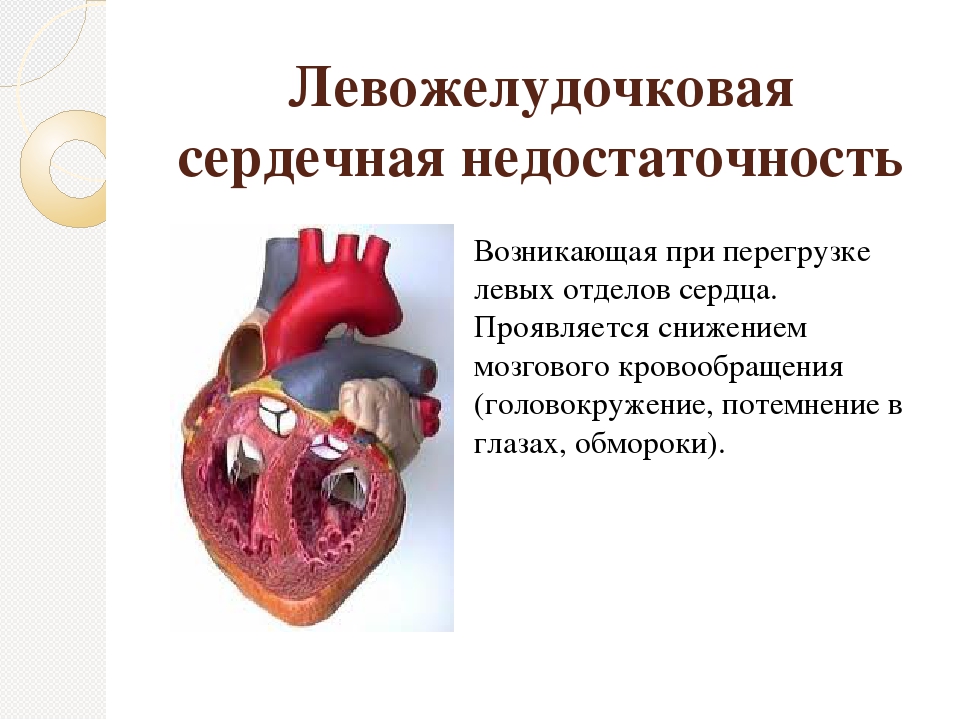 В качестве терапии инфекционных заболеваний легких и верхних дыхательных путей используются антибиотики, которые вводятся больным внутривенно или внутримышечно. При выявлении у пациента астматического статуса показано применение глюкокортикостероидов в иммуносупрессивных дозировках.
В качестве терапии инфекционных заболеваний легких и верхних дыхательных путей используются антибиотики, которые вводятся больным внутривенно или внутримышечно. При выявлении у пациента астматического статуса показано применение глюкокортикостероидов в иммуносупрессивных дозировках.



 Это приводит к повышению давления позади левой части сердца, что со временем приводит к отказу правой части сердца.
Это приводит к повышению давления позади левой части сердца, что со временем приводит к отказу правой части сердца.



 )
)