Алкогольный делирий — причины, симптомы, диагностика и лечение
Алкогольный делирий – металкогольный психоз. Чаще наблюдается у пациентов с II и III стадией алкоголизма. Возникает через несколько дней после резкой отмены алкоголя. Сопровождается нарушением сознания, зрительными, слуховыми и тактильными иллюзиями и галлюцинациями. Характерно постепенное начало с предвестниками в виде беспокойства, тремора конечностей, сердцебиения, колебаний АД, бессонницы или кошмарных сновидений. Возможные исходы – полное выздоровление, выздоровление с остаточными явлениями (расстройствами памяти, психоорганическим синдромом) и летальный исход.
Общие сведения
Алкогольный делирий – самый распространенный алкогольный психоз. Обычно развивается не ранее чем через 7-10 лет регулярного приема алкоголя. Выявляется у больных алкоголизмом II и III степени. В отдельных случаях после бурных алкогольных эксцессов может возникать у людей, не страдающих алкогольной зависимостью. Вопреки распространенному мнению, симптомы алкогольного делирия всегда появляются через некоторое время после резкой отмены спиртного и никогда – в состоянии алкогольного опьянения.
Алкогольный делирий может сопровождаться агрессивностью, но больные далеко не всегда бывают агрессивными. Иногда наблюдается противоположная картина: доброжелательность, энтузиазм, попытки совершить какие-то благородные действия во благо окружающих (например, изгнать зеленых человечков, пока те не расплодились и не начали докучать другим людям). Однако больного нельзя считать безопасным, даже если он ведет себя безобидно – его состояние в любой момент может измениться. Алкогольный делирий является опасным для жизни состоянием – без лечения в результате самоубийств, несчастных случаев и осложнений со стороны внутренних органов гибнет около 10% пациентов. При подозрении на это заболевание необходимо немедленно обращаться за помощью к специалистам в области наркологии и психиатрии.
Алкогольный делирий
Причины развития и классификация алкогольного делирия
Основной причиной развития алкогольного делирия является алкоголизм. В качестве факторов риска выделяют продолжительные тяжелые запои, употребление некачественного алкоголя (суррогатов, технических жидкостей и фармакологических препаратов с высоким содержанием спирта) и выраженные патологические изменения внутренних органов. Определенное значение имеют черепно-мозговые травмы и заболевания головного мозга в анамнезе. Патогенез данного заболевания пока не выяснен, предполагается, что решающую роль играют хроническая интоксикация и обменные нарушения в головном мозге.
Нередко алкогольный делирий развивается на фоне выраженного психического или физического стресса, например, когда пациент травмируется в состоянии опьянения и попадает в травматологическое отделение. Резкое прекращение приема алкоголя в сочетании со сменой обстановки, физической болью и дискомфортом, а также переживаниями по поводу травмы накладываются друг на друга и увеличивают вероятность развития белой горячки. Аналогичная ситуация наблюдается при поступлении запойных больных в гастроэнтерологическое, кардиологическое и другие отделения. В домашних условиях делирий обычно возникает, когда больные резко выходят из запоя из-за обострения соматической патологии.
Выделяют несколько видов алкогольного делирия:
- Классический или типичный делирий. Симптомы болезни появляются постепенно. В своем развитии заболевание проходит ряд последовательных стадий.
- Люцидный делирий. Характерно острое начало. Бред и галлюцинации отсутствуют, преобладают расстройства координации, тремор, тревога и страх.
- Абортивный делирий. Наблюдаются фрагментарные галлюцинации. Бредовые идеи отрывочные, недостаточно сформированные. Отмечается выраженная тревожность. Возможно выздоровление или переход в другую форму делирия.
- Профессиональный делирий. Начало как при типичной белой горячке. В последующем галлюцинации и бред редуцируются, в клинической картине начинают превалировать повторяющиеся движения, связанные с выполнением профессиональных обязанностей, одеванием, раздеванием и т. д.
- Мусситирующий делирий. Развивается из профессионального делирия, реже из других форм заболевания. Сопровождается тяжелым помрачением сознания, выраженными соматовегетативными нарушениями и характерными двигательными расстройствами.
- Атипичный делирий. Обычно возникает у больных, которые ранее перенесли один или несколько алкогольных психозов. Клиническая картина включает в себя симптомы, характерные для шизофрении.
Существует также несколько форм алкогольного делирия, при которых типичные для белой горячки клинические проявления сочетаются с другими нарушениями (онейроидом, психическими автоматизмами и т. д.).
Симптомы алкогольного делирия
Классический алкогольный делирий начинается постепенно. В его течении четко выделяется продромальный период и три стадии. Для этой формы болезни характерно непрерывное течение, однако примерно в 10% случаев развивается 2 или 3 приступа, разделенных короткими (до 1 суток) светлыми промежутками. Делирий обычно заканчивается остро, после продолжительного глубокого сна. Реже отмечается постепенное исчезновение симптомов. Продолжительность классического делирия колеблется от 2 до 8 дней, в 5% случаев наблюдается затяжное течение.
В продромальном периоде наблюдаются нарушения сна (тяжелые кошмарные сновидения, нередко в сочетании с ночными или ранними пробуждениями). Пациенты чувствуют слабость и упадок сил. Настроение снижено. В 1-2 сутки после прекращения приема алкоголя у некоторых больных возникают абортивные эпилептиформные припадки. Иногда предвестниками делирия становятся кратковременные слуховые галлюцинации. У ряда пациентов продромальный период отсутствует.
На первой стадии алкогольного делирия превалируют характерные нарушения настроения. Эмоциональные состояния быстро меняются, на смену тревоге и беспокойству приходят эйфория и приподнятое настроение, чтобы через короткое время смениться подавленностью и унынием. Речь, движения и мимика живые. Все перечисленные симптомы создают впечатление внутреннего беспокойства и некоторой «взвинченности». Пациенты остро реагируют на любые раздражители: вспышки света, звуки, запахи и т. д. Больные могут рассказывать о каких-то ярких образах и воспоминаниях, всплывающих в их сознании. Возможны отрывочные слуховые галлюцинации и зрительные иллюзии. Сон поверхностный, наблюдаются частые пробуждения, сопровождающиеся выраженной тревогой.
На второй стадии появляются гипнагогические галлюцинации (галлюцинации в момент засыпания). Сон остается поверхностным, больных мучают кошмары. После пробуждения пациенты с трудом отличают свои сны от реальности. В дневное время отмечаются зрительные иллюзии, еще больше увеличивается чувствительность к внешним раздражителям. При переходе на третью стадию возникает бессонница. Галлюцинации становятся яркими, многочисленными, практически постоянными.
Обычно больные «видят» мелких животных, реже – фантастических чудовищ или реальных крупных зверей. Нередко наблюдаются тактильные галлюцинации – возникает ощущение мелкого инородного тела (например, волоска) во рту. У некоторых пациентов присутствуют слуховые галлюцинации – осуждающие или угрожающие голоса. Состояние больных постепенно ухудшается, они все больше «погружаются» в альтернативную реальность. На высоте делирия присутствуют все виды галлюцинаций: зрительные, слуховые, тактильные, обонятельные и т. д.
Пациентам кажется, что положение их тела изменяется, посторонние предметы вращаются, падают или качаются. В воображении больных возникают сцены с инопланетянами, фантастическими существами или реальными животными. Меняется восприятие времени, оно субъективно удлиняется или укорачивается. Эмоциональное состояние и поведение пациентов зависит от содержания галлюцинаций. Больные могут пытаться убежать, собирать что-то с одежды или с окружающих предметов, вести диалог с несуществующим собеседником и т. д.
Наблюдаются бредовые построения, однако бред никогда не достигает степени упорядоченности, характерной для алкогольного галлюциноза. Еще одним отличием от галлюциноза является повышенная внушаемость. Пациентов можно убедить в том, что они видят написанный текст на чистом листе бумаги, слышат голос по отключенному телефону и т. д. Во время активного диалога с реальным собеседником психотические проявления часто становятся менее выраженными. В утренние и дневные часы появляются светлые промежутки, в вечернее и ночное время состояние больных ухудшается.
По окончании третьей стадии пациенты выходят из делирия, обычно – резко, реже – с постепенной волнообразной редукцией симптомов. Развивается выраженная астения, наблюдаются колебания настроения от восторженной сентиментальности до угнетенности и слез. Больные хорошо помнят свои галлюцинации, но с трудом вспоминают реальные события в период болезни. У женщин нередко развивается субдепрессия или депрессия, у мужчин – легкая гипомания.
Другие виды делирия диагностируются реже классической белой горячки. Особенно тяжелыми делириями считаются профессиональный и мусситирующий. При них чаще, чем при других формах заболевания, наблюдаются летальные исходы. Для профессионального делирия характерно постепенное утяжеление клинической картины с нарастающим однообразием аффективных и двигательных расстройств. При мусситирующей форме заболевания превалируют простые рудиментарные движения (обирание, хватание и т. д.), бессвязная речь, вегетативные и неврологические нарушения. Может выявляться глухость сердечных тонов, учащение дыхания и сердцебиения, резкие колебания артериального давления, повышенная потливость, выраженная гипертермия, сильный тремор, грубые нарушения координации и изменение тонуса мышц.
Лечение и прогноз при алкогольном делирии
Показана срочная госпитализация в наркологическое или психиатрическое отделение. Проводят дезинтоксикационную терапию и мероприятия по нормализации жизненно важных функций. На начальных этапах используют плазмаферез и метод форсированного диуреза. В ходе инфузионной терапии больным переливают солевые растворы (в том числе – раствор хлорида калия для предупреждения гипокалиемии), глюкозу, солевые растворы и т. д. Назначают витамины и ноотропы.
Психотропные средства зачастую неэффективны, поэтому используются далеко не всегда. Показанием к назначению психотропных препаратов является бессонница, выраженная тревожность и психомоторное возбуждение. Используют феназепам, диазепам, гексобарбитал и т. д. При мусситирующем и профессиональном делирии психотропные препараты противопоказаны. Лечение всех форм алкогольного делирия осуществляется наркологом при постоянном контроле над функциями жизненно важных органов.
Прогноз при алкогольном делирии зависит от формы болезни и своевременности лечения. При типичной белой горячке в большинстве случаев наступает выздоровление. У некоторых больных могут наблюдаться остаточные явления в виде психоорганического синдрома и нарушений памяти различной степени выраженности. Вместе с тем (особенно при отсутствии лечения) нельзя исключать вероятность развития тяжелых осложнений со стороны внутренних органов. Вероятность летального исхода резко увеличивается при тяжелых психозах. Прогностически неблагоприятными признаками являются выраженная гипертермия, парез кишечника, острая сердечно-сосудистая недостаточность, парез глазных мышц, глубокие нарушения сознания, подергивания мышц, нарушения мочеотделения, недержание мочи и кала и учащение дыхания свыше 48 вдохов в минуту. Даже при благоприятном исходе следует помнить, что у всех пациентов, перенесших алкогольный делирий, при приеме алкоголя резко повышается риск развития повторного психоза.
Насколько опасный делирий и как его лечить
Симптомы и особенности состояния при делирии
Фоном делирию служит основное заболевание. Это случается, когда инфекционные процессы приближаются к своему пику (при инфекционном течении) или как реакция на отмену спиртного (при алкогольном делирии, сопровождающем абстинентный синдром).
Данное расстройство определяется наличием соматических симптомов: колебаниями артериального давления, температуры, слабостью в мышцах, повышенной потливостью, учащенным сердечным ритмом, тремором, шаткостью при ходьбе.
Клиническая картина дополняется психиатрической симптоматикой: галлюцинациями с бредом, а также нарушениями эмоциональной и когнитивной сферы. Продромальный период также отличается наличием беспокойства, раздражительностью, трудностями при сосредоточении, острой реакцией на световые и звуковые раздражители, плохим аппетитом и трудностями с засыпанием.
В случае, если заснуть все-таки удается, возникают ночные кошмары. Процесс засыпания также может сопровождаться гипнагогическими галлюцинациями.
Без нарушений восприятия не обходится и в светлое время суток. Страдающий делирием отрешен от окружающей действительности, его речь бедна, реплики неуместны.
По мере развития такое делириозное состояние принимает постоянный характер. Можно говорить о некоторой цикличности – небольшим прояснением с утра (которые называют люцидными промежутками), когда возможно вполне адекватное восприятие реальности, и усилением симптоматики вечером и ночью.
Больной с трудом концентрирует внимание, не может сориентироваться где находится, не помнит текущую дату. В то же время, ему доступна информация о собственной личности: он может сообщить личные данные (имя, возраст, а также род деятельности и семейное положение).
Обязательная симптоматика – наличие иллюзий и галлюцинаций.
В иллюзиях обычные раздражители из внешней реальности воспринимаются причудливым образом.
Например, звуки проезжающей на улице машины, которая сигналит, ощущаются сидящим в комнате больным как воздушная бомбардировка – с воем и взрывами бомб.
Для галлюцинаций не нужны никакие внешние сигналы, они возникают сами по себе.
Например, в виде присутствия в комнате какого-то постороннего лица. При этом иллюзии и галлюцинации как бы вплетены в реальную картину мира.
С галлюцинациями и их содержанием связано бредовое расстройство. Наиболее часто это бред отношения, при котором любые события воспринимаются больным как связанные с ним непосредственно, и бред преследования, при котором больному повсюду мерещится слежка и желание окружающих, во что бы то ни стало, нанести ему вред.
Больной переживает чувство страха, при котором учащается дыхание, напрягается мускулатура, возникает дрожь.
Продолжительность делирия может исчисляться как несколькими днями, так и несколькими неделями, в зависимости от тяжести расстройства.
По мере лечения болезнь сопровождается все более продолжительными люцидными промежутками, все меньшими искажениями сознания.
О выздоровлении свидетельствует возвращение крепкого сна.
Большинство случаев заканчивается выздоровлением, за ним следует частичная амнезия, воспоминания о болезни неопределенны и отрывочны.
причины, симптомы, диагностика и лечение
Делирий – психическое расстройство, сопровождающееся нарушением сознания, истинными галлюцинациями, бредом, поведенческими и эмоциональными расстройствами. Ориентировка в собственной личности сохранена, в месте и времени – частично нарушена. Развивается при тяжелых инфекционных и соматических заболеваниях, травмах головного мозга, отравлениях, послеоперационных состояниях, злокачественных новообразованиях, абстинентном синдроме на фоне отмены алкоголя и некоторых других психоактивных веществ. Лечение – лекарственная терапия, покой, специфические условия ухода.
Общие сведения
Делирий – психопатологический синдром, характеризующийся различной степенью нарушения сознания, бредом и истинными галлюцинациями. Возникает вследствие декомпенсации мозговых функций на фоне нарушения метаболизма; представляет собой своеобразный аналог острой печеночной, почечной или сердечной недостаточности. Относится к категории преходящих психических расстройств, в большинстве случаев заканчивается полным выздоровлением. Распространенность делирия в среднем по популяции – 0,4%, у лиц старше 55 лет – 1,1%.
Термин «делирий» был введен в использование еще в первом веке до нашей эры древнеримским ученым Авлом Корнелием Цельсом. В настоящее время трактовка понятия существенно расширилась, в современных классификациях к делириям относят не только состояния, сопровождающиеся явными истинными галлюцинациями, но и другие формы нарушения сознания, в том числе – кому, сопор и оглушение. Степень расстройств сознания при делирии может существенно различаться, от отдельных бессвязных высказываний и кратковременных эпизодов спутанности до глубоких нарушений с формированием сложной системы бреда.
Делирий
Причины делирия
Можно выделить три основных группы причин развития делирия. Первая – состояния, обусловленные соматической патологией, вторая – неврологические нарушения, возникшие вследствие заболевания или травмы, третья – острые и хронические интоксикации. В первой группе причин – тяжелые болезни внутренних органов и острая хирургическая патология. Кроме того, нарушения сознания часто возникают при инфекционных заболеваниях, сопровождающихся выраженной гипертермией: ревматизме, стрептококковой септицемии, малярии, брюшном тифе, пневмонии и т. д. Преходящая делириозная симптоматика различной степени выраженности нередко наблюдается в послеоперационном периоде, особенно если на этапе догоспитальной помощи и во время проведения хирургического вмешательства пациент страдал от гипоксии.
Во вторую группу причин входят вирусные энцефалиты и менингоэнцефалиты, туберкулезный менингит, неспецифический бактериальный менингит, субарахноидальное кровоизлияние, а также поражения головного мозга травматического, опухолевого или сосудистого характера. Особенно часто делирий развивается при вовлечении в процесс верхних отделов ствола мозга и височных долей больших полушарий. К третьей группе причин относят интоксикации некоторыми лекарственными средствами (атропином, скополамином, кофеином, камфорой, фенамином), абстинентный синдром при алкоголизме и барбитуромании.
Основным патогенетическим механизмом развития болезни являются диффузные нарушения метаболизма в головном мозге и декомпенсация мозговых функций в результате длительных или чрезмерно сильных эндогенных и экзогенных воздействий. Делирий следует считать неблагоприятным признаком, свидетельствующим о серьезных нарушениях в работе различных органов и систем. Обычно делирий является преходящим нарушением, все его симптомы сглаживаются и исчезают по мере нормализации общего состояния организма. В отдельных случаях возможен летальный исход.
В группу риска входят больные с тяжелыми травмами и заболеваниями (включая хирургическую патологию), пациенты с уже существующими когнитивными нарушениями и лица, злоупотребляющие наркотиками или алкоголем. Вероятность развития делирия увеличивается с возрастом. У 10-15% пожилых больных нарушения сознания выявляются при поступлении, у 10-40% делирий возникает во время стационарного лечения. Особенно много пациентов с расстройствами сознания в реанимационных отделениях и ожоговых центрах. У больных СПИДом нарушения сознания выявляются в 17-40% случаев, у пациентов, страдающих злокачественными новообразованиями в терминальной стадии – в 25-40% случаев. После оперативных вмешательств делирий развивается в 5-75% случаев.
Классификация делирия
Существует несколько классификаций делирия. В МКБ-10 выделяют две большие группы: делирии, обусловленные приемом психоактивных веществ, и делирии, не вызванные алкоголем и другими психоактивными веществами. Полная классификация включает в себя более тридцати видов делирия. В клинической практике обычно используют упрощенную классификацию, составленную с учетом этиологии заболевания. Различают следующие виды делирия:
- Алкогольный
- Наркотический
- Травматический
- Послеоперационный
- Инфекционный
- Старческий
С учетом клинической симптоматики и особенностей течения отдельно рассматривают мусситирующий делирий, который может возникать на фоне тяжелых соматических заболеваний, интоксикации сульфаниламидами, атропином, тяжелыми металлами или алкоголем. Данная форма болезни характеризуется глубоким расстройством сознания, двигательным возбуждением в виде простых стереотипий и отсутствием реакции на внешние раздражители. При отсутствии помощи состояние усугубляется до сопора и комы, возможен смертельный исход. После выздоровления наблюдается полная амнезия.
Симптомы делирия
Начало делирия острое. Развернутой клинической картине предшествует продромальный период. Первые симптомы появляются на фоне усугубления основного соматического заболевания, по мере приближения к критической точке инфекционного процесса, через несколько часов или дней после резкой отмены алкоголя. Основное место в клинической картине занимают галлюцинации, бред, эмоциональные и когнитивные нарушения, сопровождающиеся повышенной потливостью, мышечной слабостью, перепадами температуры и артериального давления, учащением пульса, неустойчивостью походки и дрожанием конечностей.
В продромальном периоде отмечается беспокойство, раздражительность, трудности при попытке сосредоточиться, нарушения сна и аппетита. Пациенты с тяжело переносят яркий свет и громкие звуки, с трудом засыпают, по ночам их мучают кошмары. При засыпании нередко возникают гипнагогические галлюцинации. В дневное время возможны отдельные эпизоды нарушения восприятия действительности, проявляющиеся в виде отрешенности или неуместных реплик.
В последующем нарушения сознания становятся постоянными, более явными. Отмечается определенная цикличность: днем сознание больных несколько проясняется, возможны люцидные промежутки (периоды просветления с адекватным восприятием окружающей действительности), вечером и в ночное время наблюдается усиление симптоматики. Расстройства сознания проявляются затруднениями при попытке сконцентрировать внимание и дезориентацией в месте и времени. При этом пациент нормально ориентируется в собственной личности: помнит свое имя, возраст, профессию и семейное положение.
Постоянными признаками делирия являются иллюзии и истинные галлюцинации. Иллюзии – своеобразное искажение реальности, необычное восприятие обычных сигналов из внешнего мира. Например, в трещине на стене больной видит змею, а шум дождя за окном воспринимает, как звуки восстания. В отличие от иллюзий, галлюцинации возникают «на пустом месте», без толчка извне и могут иметь очень сложный характер, от широко известных «зеленых человечков» до реалистичных, но несуществующих фигур, например, посторонней женщины, которая якобы моется в ванной. Сознание больного творчески перемешивает реальную обстановку с иллюзиями и галлюцинациями, однако реальные события и предметы пациент почти не замечает.
Бред связан с содержанием галлюцинаций, при этом степень его структурированности может сильно варьировать, от одиночных несвязных высказываний до стройной псевдологичной системы. Обычно наблюдается бред преследования или отношения. Эмоциональные нарушения определяются содержанием бреда и галлюцинаций. Превалирует страх, порой – всеобъемлющий, сопровождаемый учащением дыхания, дрожью и напряжением мышц. Страх растет по мере усиления помрачения сознания и достигает максимума в ночное время. Во время делирия нарушается кратковременная память и непосредственное запоминание. При этом долговременная память почти не страдает.
Делирий продолжается от нескольких дней до нескольких недель. Признаком, свидетельствующим об окончании делирия, является спокойный крепкий сон. Люцидные промежутки постепенно становятся более длинными, нарушения сознания – менее глубокими. В большинстве случаев в исходе наблюдается полное выздоровление, в отдельных случаях делирий заканчивается смертью пациента. После выхода из делирия возникает частичная амнезия, воспоминания о пережитом смутные, неопределенные, отрывочные, напоминающие кошмарные сны.
Выраженность клинической симптоматики может существенно варьировать не только у разных пациентов, но и у одного больного. Иногда обнаруживаются отдельные признаки делирия, иногда наблюдается развернутая клиническая картина. В легких случаях иллюзии и галлюцинации фрагментарны или практически не выражены, отмечаются лишь отдельные периоды легкого помутнения сознания, сопровождающиеся рассеянностью, затруднением контакта с окружающими и бессвязными высказываниями.
Диагностика делирия
Диагноз выставляют на основании анамнеза и характерных клинических проявлений. Даже если делирий обусловлен соматической патологией, назначают консультацию специалиста в области психиатрии. Психиатр осуществляет дифференциальную диагностику, оценивает психическое состояние пациента до начала болезни (может потребоваться беседа с родственниками), его способность принимать решения (необходимо в случаях, когда нужно получить согласие на госпитализацию или операцию) и степень опасности больного для себя и окружающих.
Дифференциальный диагноз проводят с другими психическими расстройствами. У пожилых людей делирий нередко сочетается с деменцией, однако эти два расстройства обычно легко разграничить. Для делирия характерно острое начало, наличие люцидных промежутков, суточные колебания уровня сознания, нарушения восприятия, мышления, памяти, внимания и ориентировки в окружающем. Для деменции – постепенное начало, оскудение мышления и отсутствие изменений уровня сознания.
Иногда делирий приходится дифференцировать с адаптационными реакциями на тяжелую травмирующую ситуацию или на сообщение о неизлечимой болезни. Нередко возникают трудности при различении стертых форм делирия и депрессивного расстройства. Определяющими критериями при постановке диагноза депрессия становятся стертое начало, преобладание аффективных нарушений, отсутствие иллюзий и галлюцинаций. Начальный этап делирия и периоды возбуждения в разгар болезни порой напоминают ажитированную депрессию, тревожное расстройство или маниакальную фазу биполярного аффективного расстройства. Дифференциальную диагностику проводят с учетом наличия или отсутствия галлюцинаций и люцидных промежутков, характера когнитивных нарушений и других симптомов.
Различение делирия и шизофрении обычно не представляет затруднений. Для делирия характерны менее глубокие, неустойчивые нарушения мышления и восприятия и более выраженные расстройства сознания, памяти и внимания. При делирии возникают преимущественно зрительные галлюцинации, при шизофрении – слуховые. У пациентов с делирием негативная симптоматика отсутствует, у больных шизофренией в анамнезе могут выявляться ангедония, алогия и снижение яркости переживаний.
Лечение делирия
Необходимость госпитализации при всех формах делирия, включая стертые и слабовыраженные, обусловлена необходимостью качественной медикаментозной коррекции основного заболевания и расстройств сознания, возможным утяжелением состояния больного и его потенциальной опасностью для себя и окружающих. По статистике, примерно 7% пациентов с делирием предпринимают попытки самоубийства. Особенно опасен алкогольный делирий – в этом состоянии больные нередко проявляют агрессию (в том числе внезапную) по отношению к другим людям, совершают акты насилия и даже убийства.
При травмах пациентов направляют в травматологическое отделение, при острой хирургической патологии – в хирургическое, при почечной недостаточности – в отделение нефрологии, при печеночной недостаточности – в отделение гастроэнтерологии и т. д. Больных с делирием на фоне абстинентного синдрома, обусловленного отменой психоактивных веществ, транспортируют в отделение наркологии.
Лечение делирия начинается с создания правильной психологической обстановки (терапия средой). Оптимальным вариантом является размещение больного в одноместной палате с неярким освещением. Друзьям и родственникам рекомендуют как можно чаще посещать пациента – знакомые лица снижают уровень стресса и помогают лучше ориентироваться в окружающей обстановке. Еще одним способом улучшить ориентировку в месте и времени являются упоминания о том, где находится больной, какой сегодня день недели, какие события происходили в течение этого дня и т. п.
При выборе медикаментозной терапии по возможности исключают лекарственные средства, усугубляющие расстройства сознания. Если использование подобных препаратов необходимо для лечения основного заболевания, выбирают средство с наиболее мягким действием. Для устранения возбуждения назначают галоперидол или другие нейролептики. Вначале препарат вводят парентерально, после устранения возбуждения переходят на пероральный прием.
В некоторых случаях применяют хлорпромазин, однако его использование ограничено из-за возможного седативного, гипотензивного и гепатотоксического действия. При белой горячке хлопромазин противопоказан из-за высокой вероятности развития эпилептиформных припадков. Для улучшения сна на ночь назначают диазепам, триазолам и другие препараты из группы бензодиазепинов. При алкогольном делирии осуществляют детоксикацию, вводят ноотропы и витамины, проводят мероприятия по нормализации водно-солевого и кислотно-щелочного баланса, восстановлению деятельности всех органов и систем.
клиническая картина, тактика лечения, оказание первой помощи
Алкогольный делирий (белая горячка, АлД) – тяжелое психическое заболевание, развивающееся у алкоголиков со стажем запоев от 10-15 лет. Психоз начинается остро или постепенно, но всегда после отказа от алкоголя (синдром отмены) на несколько суток.
Клиническая картина

Перед приступом белой горячки у больного снижается тяга к спиртному. Состояние вызвано сильной интоксикацией (отравлением) организма. Близким или родственникам зависимого важно знать, как начинается алкогольный делирий и сколько длится, чтобы вовремя оказать первую помощь и вызвать медицинскую бригаду. Клинические проявления:
- частая смена настроений;
- сильная дрожь всего тела, неспособность удерживать голову в одном положении;
- беспричинный страх;
- появление слуховых и зрительных галлюцинаций;
- при алкоголизме нервная система разрушается, поэтому во время АлД нарушаются движения и речь;
- пациент выражает суицидальные мысли и может воплотить их;
- появляются попытки нападения на окружающих;
- наблюдаются признаки борьбы с невидимым противником.
Во время острого периода синдрома отмены алкоголя с делирием больной не понимает, где находится.
Нарушение работы печени приводит к пожелтению белков глаз. Зависимый постоянно находится в состоянии лежа или полусидя, он теряет способность самостоятельно ходить. Кожа чаще всего белеет (что объясняет название болезни «белая горячка»), но не исключается ее покраснение.
Стадии развития
Часто болезнь имеет непрерывное течение – клинические проявления алкогольного делирия постепенно нарастают, достигая пика завершающей стадии. В 10% случаев возникает 2-3 приступа, развивающихся с промежутком в сутки. Обострение завершается резко, после длительного сна. В редких случаях симптомы делирия при алкоголизме III степени (самой тяжелой) исчезают постепенно. Классический АлД длится 2-8 суток. В 5% случаев он продолжается больше недели.
Патогенез алкогольного делирия в классической форме имеет постепенно нарастающий характер. Выделяют 3 стадии болезни и продромальный период (время предвестников). На начальной стадии развития наблюдаются нарушения сна с кошмарами и ранними пробуждениями. С утра больной чувствует усталость, на фоне которой появляется сниженное настроение. В течение 1-2 суток возможны припадки, похожие на эпилепсию. Иногда возникают непродолжительные слуховые галлюцинации.
Первая стадия характеризуется резкой сменой настроения – от эйфории до уныния. Речь сохраняется живой и быстрой. Наблюдается раздражительность. Сон становится поверхностным и сопровождается тревожными переживаниями.
На второй стадии в момент засыпания больной видит и слышит галлюцинации. После сна ему сложно отличить реальное от увиденного в сновидении.

Когда алкогольный делирий развивается в третью стадию, появляется бессонница, сопровождаемая устойчивыми галлюцинациями. Больным мерещатся мелкие несуществующие животные или реальные звери внушительных размеров. В большинстве случаев человек испытывает тактильные ощущения (к примеру, ползания по телу мелких насекомых). Слуховые галлюцинации носят угрожающий или осуждающий характер. На пике алкогольного делирия все галлюцинации смешиваются, создавая альтернативную реальность.
Основное отличие АлД – повышенная внушаемость. Создавая образы со слов окружающих, зависимый видит несуществующие предметы или слышит звуки. При разговоре с реальным собеседником психотические галлюцинации отступают. Когда третья стадия заканчивается, пациент испытывает колебания настроения, вспоминает пережитые галлюцинации.
Остальные виды алкогольного делирия возникают реже классической белой горячки. Самыми опасными являются мусситирующий и профессиональный делирии, поскольку при их развитии выше риск летального исхода. Профессиональный характеризуется утяжелением симптомов и двигательных нарушений. Мусситирующая форма проявляется бессвязной речью, повышенной ЧСС (частотой сердечных сокращений) и элементарными движениями – хватание, разглаживание.
Дифференциальная диагностика
Чтобы отличить алкогольный делирий от других видов психозов, прибегают к дифференциальной диагностике. Врач постепенно исключает симптомы, характерные для конкретных заболеваний. Он учитывает жалобы больного, историю его жизни и заболевания.
В процессе дифференциальной диагностики специалист выделяет общие признаки разных болезней, а затем назначает исследования, позволяющие сузить круг возможных диагнозов. Если в результате остается несколько патологий, врач определяет лечебные мероприятия с учетом не исключенных вариантов.
Методы диагностики:
- Проведение реакции Вассермана. Позволяет выявить сифилис.
- Общий анализ крови. Предназначен для определения количественных показателей компонентов крови и возможных отклонений.
- Биохимический анализ крови. Позволяет оценить работу внутренних органов.
- Общий анализ мочи. Его проводят для диагностики состояния почек, печени и мочевого пузыря.
- ЭКГ. Электрокардиограмма позволяет определить нарушения в работе сердца.
В список клинических рекомендаций по диагностике АлД входят такие врачебные манипуляции, как измерение пульса, частоты дыхания и артериального давления. Консультация врача-анестезиолога проводится в стационаре.
Лечение
После поступления больного в стационар его фиксируют на кушетке и устанавливают постоянное наблюдение. Эти меры повышают безопасность самого человека и медицинского персонала. Рядом с постелью располагают набор для реанимации, поскольку зависимые люди в тяжелом состоянии в ряде случаев (от 5 до 10%) умирают.

Основные подходы к лечению алкогольного делирия в отделении реанимации и интенсивной терапии (ОРИТ):
- Поддержка дыхания аппаратом искусственной вентиляции легких до окончания АлД. Зависимому дают наркотические анальгетики для устранения боли и Пропофол для успокоения. В период нахождения в стационаре врачи поддерживают нормальный цикл сон-бодрствование. Существенный недостаток такого подхода – высокий риск развития пневмонии и других гнойных респираторных болезней.
- Оставление зависимого на самостоятельном дыхании и устранение алкогольного психоза лекарственными средствами.
Терапию проводят обязательно в медицинском учреждении, поскольку в домашних условиях высок риск рецидива, а также отсутствует необходимое оборудование для поддержания жизненных функций.
Неотложная помощь
До приезда врачей важно обеспечить больному покой, не допускать перемещений по жилищу и резких движений. В помещении не должно быть острых предметов. При высокой температуре больному дают жаропонижающее. Важно обеспечить обильное питье. Запрещено самостоятельно давать психотропные вещества.
Алкогольный делирий – это опасное для жизни состояние, при котором требуется срочное медицинское вмешательство. Алгоритм оказания неотложной помощи:
- Исключить травматический психоз – нарушение психики, возникшее в результате недавней травмы головы. Осмотреть больного на предмет инфекций и травм.
- Зафиксировать пациента в положении лежа.
- Дать Фенобарбитал (0,3-0,4 г), растворенный в 30-50 мл спирта и 100 мл воды.
- В первые часы больного ограничивают в движениях.
Эти меры позволяют сохранить человеку жизнь в первые часы приступа. После купирования острого состояния его переводят на амбулаторное лечение – пациент сам должен регулярно посещать медицинское учреждение. Дальнейшая терапия направлена на предотвращение рецидивов синдрома отмены алкоголя.
Препараты
При медикаментозной терапии АлД применяется 6-10 средств, однако ни одно из них не соответствует необходимым требованиям:
- Седативный (успокаивающий) эффект без подавления защитных рефлексов. Под действием препаратов больной не контролирует свои движения, что повышает риск получения травмы – ожога, пореза.
- Повышение судорожного порога. Сохраняющийся тремор рук приводит к более опасным состояниям – тремору ног, головы, голосовых связок и брюшных мышц.
- Антипсихотическое действие. Некоторые препараты, применяемые при лечении алкогольного делирия, не устраняют тревожность, агрессию, растерянность.
- Подавление вегетативной гиперактивности. В первые дни терапии сохраняются такие симптомы, как диарея, снижение температуры тела, покраснение или побледнение кожи, повышенное потоотделение, головные боли.
В России наиболее часто используют бензодиазепины – Диаземам, Мидазолам и Хлордиазепоксид. После курса приема препаратов накапливается успокаивающий эффект – в поведении человека наблюдается заторможенность. К побочным действиям относится повышенный риск аспирации (попадания содержимого желудка в дыхательные пути) и угнетения дыхания.
Традиционно лечение тяжелого АлД включает комбинацию бензодиазепинов и нейролептика Галопиридола, быстро успокаивающего и устраняющего галлюцинации. Дополнительно пациенту назначают барбитураты для снятия судорог. Если давать только нейролептики, состояние значительно ухудшится. Карбамазепин используют только на I стадии болезни, поскольку при тяжелых состояниях он не устраняет возбуждение и судороги. Медикаментозное лечение алкогольного делирия обязательно проводится в отделении интенсивной терапии.

При поражениях печени применение бензодиазепинов ограничено. Схема введения препаратов при интенсивной терапии алкогольного делирия:
- Внутривенное введение Диазепама – 10 мг. Если выбран Феназепам, вводят 2 мг вещества.
- При помощи дозатора устанавливается непрерывное введение Диазепама со скоростью 0,5-1 мг/мин. В случае с Феназепамом – 0,15-0,3 мг/ч.
- Когда больной успокаивается, введение состава прекращают.
Если пациент спустя несколько часов начинает проявлять возбуждение, введение бензодиазепинов возобновляют – снова до момента успокоения. Поскольку Феназепам и Диазепам долго выводятся из организма, повторное введение лекарства не потребуется еще несколько суток.
В традиционной схеме Диазепам вводят по 10 мг 3-6 раз в сутки, дополняя терапию использованием Галоперидола. Преимущество этого подхода – пониженный риск остановки дыхания.
На ранних сроках делирия некоторые специалисты в области наркологии и психиатрии назначают дозы алкоголя, хотя такая терапия считается устаревшей. Спиртное употребляется больным с бензодиазепинами. На каждый прием выдается 0,5-1 г/кг. Для внутривенного введения используют раствор 500 мл 10% глюкозы и 30-50 мл 96% спирта. Большинству больных достаточно одного введения в сутки в течение 1-2 дней. При печеночной недостаточности и панкреатите метод противопоказан.
Инфузионная терапия
Поскольку большинство пациентов поступают в стационар с дефицитом жидкости и растворов солей, их необходимо восполнить при помощи инфузионной терапии. При пониженном кровяном давлении вводят солевой раствор – 0,9% хлорида натрия. Объем вводимой жидкости врач определяет индивидуально. Средний показатель – 2,5-4 л в течение первых суток.
Проблему питания больных алкогольным делирием решают введением раствора с необходимыми веществами через зонд. Для кормления используют смеси с поливитаминами и углеводами.
Диета при белой горячке призвана облегчить состояние пациента. Рекомендуется употреблять в пищу:
- листья капусты;
- рассол от квашения;
- томатная паста или сок;
- кефир и другие кисломолочные продукты;
- соленые огурцы.
Показано обильное питье и прием мочегонных препаратов. Питания должно быть насыщено витаминами. Если наблюдается сильное истощение организма, пациенту назначают дозы инсулина.
Методы реабилитации
Кроме медикаментозных средств, в программу реабилитации включают средства психотерапии. В России больные успешно проходят лечение по программе «12» шагов. Занятия проводятся на собраниях анонимных алкоголиков (АА). Использовать только психотерапевтические методы можно лишь на 1 стадии алкоголизма, когда у человека не сформировалась физическая зависимости от спиртного, но есть зачатки психологической. Для пациентов с 2 и 3 стадией заболевания требуется сначала пролечиться под надзором нарколога.
Эффективный метод лечения АлД – условно-рефлекторная терапия. Специалист вызывает рвотную реакцию на спиртное – запах или вкус. Результат достигается за счет приема рвотных препаратов – инъекции Апоморфина и отвар баранца. Лекарственные средства сочетаются с незначительным количеством спиртного. Процедуры проводятся ежедневно. Курс лечения состоит из 20-25 сеансов. Высокую эффективность условно-рефлекторная терапия показала у больных на первой стадии болезни.
Метод сенсибилизирующей терапии заключается в создании таких условий, при которых пациент вынужденно воздерживается от спиртного. Ему дают безвредный препарат Тетурам. Как только в организм попадает незначительное количество алкоголя, последствия для больного могут быть очень тяжелыми, вплоть до летального исхода. Препарат часто помещают под кожу или вводят внутримышечно. К распространенным средствам относят Эспераль. Пациент дает расписку, что ознакомлен с возможными последствиями приема спиртного.
Психотерапия используется с первого посещения врачом. К разъяснительным методам относят информирование о вреде алкоголя и о последствиях делирия. Ему дается установка на трезвый образ жизни. Больной должен сам захотеть отказаться от спиртного. Эффективность лечения зависит от установления контакта с психотерапевтом.
Гипноз показан легко внушаемым людям. Некоторые методики подходят и для пациентов с высоким уровнем сопротивляемости психологическим воздействиям. Гипнотерапия проводится индивидуально или в группе.
Рациональная психотерапия проводится в составе 10 человек, объединенных психологическими проблемами. Метод призван сформировать в группе доверительные отношения. Каждый член группы стремится взглянуть на себя по-новому, оценить свое поведение со стороны. Атмосфера взаимного уважения обеспечивает правильную выработку определенного стиля жизни и общения с другими людьми.
В состав комплексной терапии АлД входят такие методы:
- дезинтоксикация, направленная на вывод из организма отравляющих веществ;
- устранение кислородного голодания органов и тканей;
- восстановление водно-солевого баланса;
- лечение сосудов и сердечной мышцы;
- снятие отека легких;
- при угнетенном дыхании проводят искусственную вентиляцию легких;
- лечение почек и печени;
- нормализация режима сна.
Основной курс терапии длится от 2-3 месяцев до полугода. Сроки зависят от состояния здоровья пациента. После устранения психоза проводят очищение крови, и останавливают прогрессирование зависимости.
Последствия
Белая горячка провоцирует развитие различных заболеваний:
- пневмония (воспаление легких) – развивается в 30% случаев, при отсутствии лечения приводит к летальному исходу;
- кардиомиопатия (поражение сердечной мышцы) – возникает в 27% случаев, в 4% из которых наступает смерть;
- нарушенный обмен витаминов;
- панкреатит – воспаление поджелудочной железы, вызванное длительным воздействием токсичных веществ;
- рабдомиолиз – разрушение мышечной ткани;
- почечная и печеночная недостаточность;
- отек головного мозга – избыточное накопление жидкости в мозговых клетках приводит к смещению участков органа и нарушению работы сосудов, в результате возникают сбои в работе дыхательной, кровеносной и других систем организма, что в конечном итоге грозит летальным исходом.

Поскольку при алкогольном делирии массово поражаются клетки нервной системы, больной неминуемо сталкивается с проблемами речи, координации, памяти. Важно вовремя оказать медицинскую помощь, чтобы остановить патологические изменения в органах.
Прогноз
Сложность создания прогнозов при наличии алкогольного делирия объясняется различием в тяжести отравления больных. На период восстановления напрямую влияет длительность запойных эпизодов.
Рецидив (повторение) нередко происходит спустя 2-3 года после первого приступа. Это связано с прогрессированием зависимости. Самый большой интервал – между вторым и третьим эпизодом. Если приступы становятся регулярными, периоды безболезненного состояния сокращаются.
Среди опасных последствий алкогольного делирия выделяют полную деградацию личности. У каждого алкоголика, пережившего приступ белой горячки, появляются такие симптомы, как забывчивость, рассеянность, снижение интеллектуальных способностей. Личностные черты человека постепенно меняются.
Некоторые нарушения работы внутренних органов, вызванные алкогольным психозом, не поддаются лечению. Единственный способ избежать серьезных последствий или сократить их количество – отказ от спиртного. Сроки восстановления зависят от возраста пациента.
После лечения пациенту рекомендуют вести здоровый образ жизни, найти круг по интересам, активно социализироваться, избегать компаний, в которых употребляют спиртное.
Таким образом, АлД является опасным для жизни состоянием, требующим немедленного врачебного вмешательства. За больными требуется постоянное наблюдение для контроля жизненно-важных функций. Препараты для лечения подбираются с учетом индивидуальных особенностей пациента. В наркологическом стационаре за больным наблюдает терапевт, способный своевременно выявить сопутствующее поражение органов и предотвратить прогрессирование опасных синдромов.
Вам также может быть интересно:
Хронический алкоголизм: стадии развития и лечение
На чтение 8 мин.
Хроническим алкоголизмом называют регулярное употребление спиртных напитков даже в умеренных дозировках, несмотря на то, что все это становится причиной развития серьёзных патологий.
Хронический алкоголизм это серьезное заболевание, которое развивается вследствие пьянства. При данной болезни человек испытывает безудержное влечение к алкогольным напиткам. Единственное желание зависимого найти и употребить алкоголь.
Хронический алкоголизм, код по мкб 10
Классификация химической зависимости должна осуществляться с применением кодов Международной классификации болезней 10-го пересмотра (мкб 10), об этом прописано в приказе МЗ РФ No140 от 28 апреля 1998 года.
Определенный код врачи ставят исходя из:
- анамнеза
- тяжести патологии
- поведения пациента
- психологических и физических патологий
Коды хронического алкоголизма по МКБ 10:
- F10.2.4.1 — Хронический алкоголизм. Этот код ставится на первой стадии болезни при фазе обострения.
- F10.2.2.1 — Начальная стадия хронической алкогольной зависимости, в фазе поддерживающей терапии.
- F10.3 — Средний этап алкозависимости
- F10.2.2.2 — Средняя стадия хронического алкоголизма, фаза поддерживающей терапии
- F10.2.4.3 — Заключительная стадия хронического алкоголизма, обострение с абстиненцией
- F10.2.3.3 — Последняя стадия алкоголизма, ремиссия на фоне приема аверсивных средств
- F10.4 — Состояние отмены алкоголя, сопровождающееся алкогольным делирием
- F10.5.2 — присваивается, когда наблюдаются галлюцинации
- F10.5.1 — алкогольные психические расстройства(бред и паранойя)
- F10.6 (F10.5.3) —корсаковский психоз, энцефалопатия
Хронический алкоголизм, симптомы
Хроническая алкогольная зависимость имеет определенные симптомы. На начальном этапе у больных наблюдается постоянное желание употребить спиртосодержащую продукцию. Регулярное распитие алкоголя провоцирует переход патологии во вторую стадию.
В большинстве случаях у зависимых присутствует алкогольное отравление. Однако со временем рвотный рефлекс проходит, это возникает из-за регулярного потребления спиртного в больших количествах, организм просто привыкает к токсичному воздействию алкоголя.
Во время протекания патологии люди часто мучаются болевыми ощущениями в области сердца. Из-за развития толерантности человек начинает с каждым разом употреблять все большие дозы алкогольной продукции. Деятельность сердечно-сосудистой системы ухудшается, у некоторых возникает, сердечная недостаточность.
При хроническом алкоголизме возникает полинейропатия.
Признаки и стадии хронического алкоголизма
Если зависимый не перестанет употреблять спиртосодержащую продукцию, то болевые ощущения, вызванные проблемами со здоровьем будут с каждым разом усиливаться.
Согласно наблюдениям, хронической алкогольной зависимости свойственна прогредиентность-прогрессирующее течение с усложнением и утяжелением всех его признаков с появлением новых тяжелых симптомов на каждом этапе развития алкоголизма:
- 1 стадия — формируется психическая зависимость
- 2 стадия-развитие физической зависимости и проявление мучительных симптомов абстиненции
- 3 стадия — появление соматических расстройств
Первая стадия
На первой стадии болезни интерес к алкоголю растет с каждым днем. Желание выпить возникает при стрессовых ситуациях, конфликтах на работе и в семье, при любых неприятных жизненных моментов.
Алкоголь может употребляться как в одиночестве, так и за компанию. Зависимый всегда найдет причину, что выпить спиртное, но при этом он будет категорически отрицать свою болезнь.
На первой стадии болезни влечение к спиртному существенное, но не устойчивое. Здесь еще алкоголизм можно победить при наличии силы воли без помощи врачей. Первая стадия зависимости может длиться до 6 лет.
Характерные признаки патологии:
- Обидчивость
- Резкая вспыльчивость
- Формирование толерантности, чтобы достичь опьянения требуется выпить большее количество спиртного
- Отсутствие рвотного рефлекса при распитии увеличенных доз алкогольных напитков
- Положительное отношение к спиртному
- Провалы в памяти (пока еще из памяти выпадают только отдельные моменты)
- Под действием алкоголя человек становится агрессивным, добродушие и эйфория улетучиваются
Вторая стадия
Если человек не перестанет употреблять алкогольную продукцию, первая стадия плавно переходит во вторую, отличительной особенностью которой является формирование и проявление абстинентного синдрома (похмелье). Мучительные симптомы абстиненции будут проявляться после каждого прекращения употребления спиртного.
Симптомы абстиненции:
- Тошнота и рвота
- Головная боль
- Отсутствие сил
- Высокое артериальное давление
- Шатающаяся походка
- Тремор конечностей
- Ночные кошмары
- Бессонница
Больной, чтобы избавиться от болезненных симптомов, принимает новую дозу алкоголя. Постоянное опохмеление способствует купированию симптомов абстиненции, однако приводит к тому, что человек впадает в состояние запоя.
При запойном состоянии происходит сильное отравление организма, что провоцирует ускорение осложнений.
На второй стадии происходит обострение всех хронических патологий:
- алкогольная эпилепсия
- печеночный гепатит
- гастрит
- язва желудка
- панкреатит
- невропатия
На данном этапе толерантность к спиртному усиливается, больной пьет много, но пьянеет не сразу.
Третья стадия
Заключительная стадия характеризуется острыми психическими расстройствами, происходит деградация личности.
Признаки:
- снижение интеллекта
- ухудшение памяти и внимания
- преобладают примитивные эмоции
- распущенность и грубость
- утрата профессиональных навыков
Толерантность к спиртному на данном этапе начинает снижаться.
Алкозависимый думает только о спиртном, все остальное становится для него не интересным.
Внешние признаки хронического алкоголизма у мужчин и женщин
Люди, страдающие от хронического алкоголизма, продолжительное время умудряются сохранить привычный внешний облик. В особенности если они хотят скрыть факт болезни от окружающих, чтобы сохранить свой социальный статус.
Но уже на второй стадии алкогольной зависимости в организме происходят серьезные изменения, нарушается нормальная деятельность внутренних органов. Возникшие патологии влияют и на внешность человека.
Алкозависимого выдают:
- тремор конечностей
- дрожание губ и скул
- асимметрия лица
- гипотонус и дистрофия мышц скелета
- кожа становится дряблой, человек быстро стареет
- отечность
- покраснения на лице
- на поздней стадии, человек начинает ходить шатаясь
- синюшность губ, возникает из-за нарушения кровообращения
- грубый голос, возникает из-за деформации голосовых связок
Последствия хронического алкоголизма
Хронический алкоголизм довольно опасное заболевание. Если своевременно не начать лечение, вследствие патологии могут развиться:
- болезни печень (цирроз, онкология)
- заболевания поджелудочной железы (диабет второго типа, панкреатит, рак поджелудочной)
- психические расстройства (эпилепсия, психоз, алкогольная деменция)
- кома
- летальный исход
- патологии сердечно-сосудистой системы (атеросклероз, дистония, инсульт, инфаркт)
- регулярное отравление организма приводит к поражению головного мозга, развитию слабоумия
- бесплодие
- сексуальная дисфункция
- снижение иммунитета, вследствие чего человек начнет постоянно болеть респираторными болезнями
Как проверяют на хронический алкоголизм
Для определения хронического алкоголизма проводят тестирование либо берут кровь на анализ. Все эти процедуры проводятся в медицинском учреждении.
Анализ на выявление хронического алкоголизма поводится по маркеру CDT. Исследование более точно для представителей сильного пола, чем женщин, все это связано с физиологическими особенностями каждого пола.
Кроме того для определения наличия алкоголя в крови используют следующие методики:
- метод Видмарка
- ферментный
- газовая хроматография
Опытный нарколог может предположить наличие хронического алкоголизма после осмотра, беседы с пациентом.
Во многих случаях хронический алкоголизм выявляется просто, внешние признаки будут так и напоминать о его наличии.
Лечение хронического алкоголизма
Алкогольная зависимость опасное заболевание, которое разрушающее воздействует на психику и физическое здоровье человека. Именно патологическое влечение к этанолу становится серьёзным барьером на пути к выздоровлению. Лечение хронического алкоголизма требует комплексного подхода. В процессе терапии важно устранить физическую и психологическую зависимость.
Физическую тягу устранить гораздо проще быстрее, сложности возникают при борьбе с психическим влечением, на это требуется довольно длительное время.
Вылечить хронический алкоголизм собственными силами невозможно, больному требуется квалифицированная помощь. Терапию необходимо проходить в стационарных условиях. В наркологической клинике есть все условия, чтобы изменить отношение зависимого к спиртосодержащей продукции.
Достоинства лечения в наркологической клинике:
- больной круглосуточно находиться под чутким наблюдением медицинского персонала
- при нахождении в стационаре зависимый не имеет возможности употребить спиртную продукцию
- сюда не придут собутыльники
- отсутствие стрессовых ситуаций, пациент проживает в комфортной обстановке. Доброжелательное отношение медицинского коллектива поднимает настроение
- при возникновении осложнений, врачи мгновенно примутся их устранять
Лечение хронического алкоголизма проводится в несколько этапов:
- детоксикация. Процедура предназначена для вывода продуктов распада этанола. После детоксикации состояние больного улучшается. Обычно очищение организма проводится с помощью инфузионной терапии на основе солевых растворов, другие лекарственные компоненты и их дозировка определятся наркологом индивидуально для каждого. После очищения организма купируются симптомы абстинентного синдрома, проходит физическое влечение к спиртному. При тяжелом состоянии больного детокс проводится с помощью аппаратных методик, одной из самых эффективных является плазмаферез.
- медикаментозное поддерживающее лечение. В зависимости от ситуации врач назначает больному седативные, гепатопротекторы, ноотропы и другие медикаменты
- психотерапия. Борьба с алкоголизмом будет безрезультатной, если в ход не пойдет индивидуальная и групповая психотерапия. Важно выяснить и устранить причину, которая привела к зависимости
- кодирование (по желанию клиента) проводится медикаментозное или психотерапевтическое. Метод запретительной терапии определяет врач, хот при этом он прислушивается и к мнению больного
- реабилитация. Последний этап борьбы с хроническим алкоголизмом, здесь больного учат жить без спиртного, справляться с жизненными трудностями без допинга. После прохождения этого курса зависимый может вновь стать полноценным членом общества
Перед началом лечения врач должен осмотреть больного, задать ему или его близким ряд вопросов. Это необходимо для полного сбора клинической картины и назначения точного лечения.
При назначении терапии нарколог учитывает:
- возраст, пол больного
- «стаж» употребления
- образ жизни
- наличие сопутствующих болезней
- и многие другие факторы
Хронический алкоголизм относится к заболеванию, которое разрушает вашу жизнь и жизнь близких, не откладывайте его лечение, последствия могут быть крайне негативными. Болезнь опасно лечить в домашних условиях, так как она сопровождается многими опасными патологиями.
Чтобы избежать хронического алкоголизма лучше и вовсе не начинать употреблять спиртосодержащую продукцию или же стараться делать это с умом. Профилактические разговоры с подростками также помогут избежать этого недуга.
Видео про хронический алкоголизм:
борьба с вредными привычками. Лечение пределириозных и делириозных состояний при алкоголизме
Алкогольный делирий ( другое название термина алкогольный психоз) обычно развивается после запоя и периода прекращения потребления алкоголя (часто с отвращением к нему) с возникновением тяжелого похмельного синдрома. Давайте рассмотрим, что это такое, а также какой должна быть первая помощь при алкогольном психозе.
Алкогольный психоз – «белая горячка» (делирий в результате отмены алкоголя), как правило, развивается у больных в последние дни длительного запоя или на фоне начавшегося похмелья (чаще на 3 – 5-й день. Состояние больного улучшается днем и заметно ухудшается к вечеру, что требует стационарной терапии. Наблюдаются следующие симптомы алкогольного делирия.
Сон больного становится тревожным, сновидения кошмарными. Иногда перед засыпанием возникают зрительные галлюцинации.
На 3–4-ю ночь к симптомам алкогольного делирия присоединяются бессонница и обильные, чрезвычайно подвижные, яркие, чувственно окрашенные зрительные галлюцинации. Больные алкогольным психозом видят перед собой летающую паутину, множество подвижных насекомых, мелких животных (мышей, крыс), змей, иногда чертей. Временами на этом фоне появляются устрашающие фантастические образы.
К зрительным галлюцинациям и иллюзиям присоединяются слуховые симптомы алкогольного делирия: над больными смеются, дразнят, называют пьяницей, обсуждают его поступки, ругают.
Часты также тактильные симптомы галлюцинации при алкогольном психозе: ощущение, что по коже ползают мелкие насекомые. Больные с алкогольным психозом резко возбуждены, захвачены происходящим, отвечают «голосам», отбиваются от «чудовищ», ловят «насекомых».
Для симптомов алкогольного делирия характерна изменчивость: периоды резкого психомоторного возбуждения внезапно сменяются временным успокоением.
Симптомы осложнений алкогольного психоза ( делирия)
Обычно психоз продолжается в течение 3–5 дней, причем на всем протяжении заболевания больной спит мало или совершенно не спит. Поэтому необходимо срочно лечить болезнь, пока состояние пациента не вышло из-под контроля. Обычно алкогольный делирий протекает с обилием симптомов вегетативных расстройств, из которых наиболее выражена резкая потливость. Отмечается гиперемия лица и конъюнктив. Пульс учащен до 150 уд/мин, артериальное давление повышено. Повышается температура тела.
Более тяжелые формы делирия чаще возникают после длительного массивного злоупотребления алкоголем или приема суррогатов у лиц, перенесших травму черепа или иные заболевания центральной нервной системы. Еще до появления симптомов алкогольного психоза у них во время абстиненции обнаруживаются головная боль, рвота, смазанность речи и другие неврологические расстройства, судорожные припадки.
Опасное осложнение алкогольного делирия – усиление вегетативных нарушений и прежде всего падение артериального давления с развитием коллапса, нарушениями сердечного ритма. Вот почему алкогольный делирий нужно срочно лечить.
Данное состояние требует срочного медицинского вмешательства. Медицинская помощь в этих случаях следующая.
В первую очередь необходимо исключить (при визуальном и неврологическом обследовании больного) травматический психоз.
Последующая тактика помощи при алкогольном психозе строится двухэтапно:
- ликвидация двигательного возбуждения
- энтеросорбция.
С учетом того, что психотические симптомы при алкогольном делирии могут временно купироваться приемом внутрь алкоголя, целесообразно перед началом инфузионной терапии использовать смесь 0,3-0,4 г Фенобарбитала, растворенного в 30-50 мл спирта с добавлением 100-120 мл воды, которую дают выпить больному.
Затем необходимо (особенно в первые часы) позаботиться о механической фиксации больного. Можно воспользоваться для этого, например, сеткой от обычного дачного гамака, накрыв ею больного: при всей внешней неприглядности это наименее травмирующее средство предпочтительнее общепринятых «вязок».
Медикаментозная терапия алкогольного психоза
В первую очередь, необходимы купирование психомоторного возбуждения и устранение бессонницы, поскольку наступление сна свидетельствует о приближающемся окончании психоза. Лечение алкогольного делирия основывается исключительно на патогенетических принципах. Интенсивная инфузионная терапия (пропись та же, что и при алкогольной абстиненции) должна сочетаться с большими дозами психотропных средств.
Традиционным методом лечения является применение 0,5–0,7 г Барбамила со 100 мл 40 %-ного спирта. Наиболее сильные нейролептики седативного действия (Аминазин, Тизерцин по 50–100 мг внутримышечно) следует в лечении алкогольного делирия применять с осторожностью, учитывая их способность снижать артериальное давление и тем самым увеличивать риск возникновения коллапса. В случае применения больших доз Аминазина следует помнить об угрозе возникновения коллапса (после инъекции больные должны находиться 1 – 2 ч в положении лежа и не делать резких движений; при развитии коматозного состояния Аминазин для лечения алкогольного психоза не назначают)
Более безопасны и достаточно эффективны высокие дозы транквилизаторов: 20–40 мг Диазепама (Седуксена, Реланиума) внутривенно или внутримышечно, 100–150 мг Элениума внутримышечно, а также Феназепама – до 10 мг в сутки. Эффективно сочетание 0,6 г Барбамила с 50 мг Димедрола внутримышечно или 50 мг Димедрола и 50 мг Дипразина внутримышечно либо внутривенное (медленное) введение 30–40 мл 20 %-ного раствора Оксибутирата натрия с 20–40 мг Седуксена внутримышечно.
При алкогольном психозе необходимы также большие дозировки витамина В: в виде 6% раствора (по 5 мл 3-4 раза в день внутривенно или внутримышечно).
Все лекарства вводятся медицинской сестрой по назначению врача. Лечить больных с симптомами алкогольного психоза нужно в специализированных психиатрических клиниках. Медицинская сестра осуществляет постоянное наблюдение за больными.
источник
Делирий принято считать самым распространенным видом помрачения сознания. Развивается он под воздействием внешних причин и характеризуется нарушениями сознания разной степени.
Несмотря на наличие такой тяжелой симптоматики, как галлюцинации (преимущественно, зрительные), дезориентация на месте и во времени, переживающий делирий больной отличается сохраненным осознанием собственной личности.
Протекает он, как правило, на фоне других заболеваний (например, внутренних органов, либо инфекций, травм, интоксикаций и т.д.), потому терапия направлена, в первую очередь, на их излечение. Как распознать делирий у человека и что с этим делать, чтобы ему помочь, мы поделимся в статье.
Сюда относят тяжелые заболевания, при которых поражаются внутренние органы, инфекции, вызывающие гипертермию – повышенную температуру тела (сюда следует отнести, в частности, брюшной тиф, пневмонию, малярию), а также хирургические патологии.
Речь идет о сосудистых, опухолевых и посттравматических поражениях мозга, энцефалитах вирусного генеза и менингоэнцефалитах, туберкулезном и неспецефическом бактериальном менингитах.
После употребления, в частности, таких препаратов, как фенамин, скопаламин, атропин, кофеин. Также абстиненция в результате отмены алкоголя или барбитуратов после длительного их употребления.
Фоном делирию служит основное заболевание. Это случается, когда инфекционные процессы приближаются к своему пику (при инфекционном течении) или как реакция на отмену спиртного (при алкогольном делирии, сопровождающем абстинентный синдром).
Данное расстройство определяется наличием соматических симптомов: колебаниями артериального давления, температуры, слабостью в мышцах, повышенной потливостью, учащенным сердечным ритмом, тремором, шаткостью при ходьбе.
Клиническая картина дополняется психиатрической симптоматикой: галлюцинациями с бредом, а также нарушениями эмоциональной и когнитивной сферы. Продромальный период также отличается наличием беспокойства, раздражительностью, трудностями при сосредоточении, острой реакцией на световые и звуковые раздражители, плохим аппетитом и трудностями с засыпанием.
В случае, если заснуть все-таки удается, возникают ночные кошмары. Процесс засыпания также может сопровождаться гипнагогическими галлюцинациями.
Без нарушений восприятия не обходится и в светлое время суток. Страдающий делирием отрешен от окружающей действительности, его речь бедна, реплики неуместны.
По мере развития такое делириозное состояние принимает постоянный характер. Можно говорить о некоторой цикличности – небольшим прояснением с утра (которые называют люцидными промежутками), когда возможно вполне адекватное восприятие реальности, и усилением симптоматики вечером и ночью.
Больной с трудом концентрирует внимание, не может сориентироваться где находится, не помнит текущую дату. В то же время, ему доступна информация о собственной личности: он может сообщить личные данные (имя, возраст, а также род деятельности и семейное положение).
Например, звуки проезжающей на улице машины, которая сигналит, ощущаются сидящим в комнате больным как воздушная бомбардировка – с воем и взрывами бомб.
Для галлюцинаций не нужны никакие внешние сигналы, они возникают сами по себе.
Например, в виде присутствия в комнате какого-то постороннего лица. При этом иллюзии и галлюцинации как бы вплетены в реальную картину мира.
С галлюцинациями и их содержанием связано бредовое расстройство. Наиболее часто это бред отношения, при котором любые события воспринимаются больным как связанные с ним непосредственно, и бред преследования, при котором больному повсюду мерещится слежка и желание окружающих, во что бы то ни стало, нанести ему вред.
Больной переживает чувство страха, при котором учащается дыхание, напрягается мускулатура, возникает дрожь.
Продолжительность делирия может исчисляться как несколькими днями, так и несколькими неделями, в зависимости от тяжести расстройства.
По мере лечения болезнь сопровождается все более продолжительными люцидными промежутками, все меньшими искажениями сознания.
источник
25 Апр 2019
admin
179
Алкогольный делирий — лечение, симптомы, стадии развития
Алкогольный делирий – это тяжёлое состояние психики, развивающееся вследствие отмены алкоголя, возникающее на II—III стадиях алкоголизма, выражающееся повышением температуры, ознобом, бредом, с включением зрительных, слуховых, тактильных, обонятельных галлюцинаций.
Эта болезнь эта была известна уже в древности, однако общепринятое в настоящее время название «delirium tremens» (алкогольный делирий) было предложено лишь в 1813 году Томасом Саттоном, который дал первое подробное описание этой болезни.
Содержание статьи:
Причины болезни
Развитие алкогольного делирия обычно обусловливается хроническим алкогольным отравлением. Однако алкоголь является не единственной причиной болезни, а еще целый ряд других моментов играют роль в этом отношении. Прежде всего имеет значение род спиртных напитков.
Некоторые сорта спиртных напитков, таких как, к примеру, картофельная водка, обладают, по-видимому, особенной способностью вызывать развитие алкогольного делирия, между тем как пиво и вино не так легко ведут к этой болезни, даже если они употребляются в количествах, равносильных водке по абсолютному количеству вводимого спирта.
Кроме тех случаев, где алкогольный делирий возникает от употребления спиртных жидкостей в качестве напитков (питье одеколона), это заболевание может быть вызвано также постоянным вдыханием спиртных паров (у винокуров) и продолжительным употреблением одеколона для мытья тела.
Самые разнообразные спиртные напитки могут вызвать алкогольный делирий. Для этого, конечно, всегда требуется более продолжительное введение в организм спиртных жидкостей. ЗБолезнь не развивается вслед за одним или несколькими эксцессами; условием её развития является хроническое злоупотребление алкоголем, которое уже привело к более или менее ясно выраженным изменениям организма в форме хронического алкоголизма.
Стадии
Данное болезненное состояние может быть разделено 4 стадии:
1 Стадия
Больной обнаруживает признаки катара желудка; язык обложен толстым налётом, дрожит при высовывании, аппетит плохой; вместе с тем изменяется поведение больного: он становится беспокойным и резким, его мимика обнаруживает тоску и иногда указывает уже на существование зрительных или слуховых, или и тех и других галлюцинаций, против которых больной однако старается ещё бороться. Иногда появляется кратковременное сумеречное состояние, во время которого бессознательно совершаются странные поступки. Сон плохой, продолжается лишь короткое время, иногда присутствует полная бессонница.
I стадия может длиться 2-3 дня, иногда также 8-10 дней; в отдельных случаях её вовсе не бывает, и болезнь сразу начинается с явлений следующей стадии.
2 Стадия
Из этой стадии, которая характеризуется «триадой симптомов», таких как дрожание, бессонница, бред с обманами чувств, больной переходит к выздоровлению после очень долгого (иногда) сна.
3 Стадия
В этой стадии алкогольного делирия психические явления выражены так резко, что больной всецело производит впечатление душевнобольного: он обнаруживает стремление чем-нибудь заниматься, причём привычное занятие играет определенную роль (профессиональный бред), всё время, лишь с редкими перерывами, бредит и находится в постоянном движении. Чрезвычайно живые в этом периоде галлюцинации влекут за собой беспрерывное возбуждение; больной более не в силах скрывать свои галлюцинации, он бранится и ругается с людьми, которые, как ему кажется, окружают его; он болтает до хрипоты. Больной почти вовсе не принимает пищи. Температура обыкновенно повышается, пульс становится малым.
4 Стадия
В четвёртой стадии алкогольного делирия, которая является стадией возбуждения, у больного развиваются судороги, при явлении которых может наступить смерть, или процесс постепенно ослабевает и переходит в тихий мусситирующий бред, в течение которого больной может умереть от истощения, или же после продолжительного сна наступает улучшение. Со стороны соматической сферы в этом периоде наблюдаются, помимо повышенной температуры, обыкновенно очень частый малый пульс и общий коллапс. В редких случаях смерть наступает внезапно среди бреда вслед за очень сильным возбуждением, в особенности при вставании (острая анемия мозга).
От описанной картины существует целый ряд отклонений. Прежде всего следует указать на существование абортивных форм, при которых болезнь уже по прошествии 1-2 дней оканчивается сном и ведет к выздоровлению. Сюда можно отнести также и те случаи, при которых отдельные симптомы проявляются менее интенсивно и главным образом только ночью.
Существует также хронический запойный бред, продолжающийся иногда в течение многих недель; при нём наблюдается ряд всё слабеющих рецидивов алкогольного делирия. Эта форма встречается в особенности у старых, изнуренных пьяниц.
Затем заслуживает внимания лихорадочный запойный бред. Вышеописанная 4-я стадия развивается после слабо выраженного продромального периода, тогда как 2-я и 3-я стадии отсутствуют. Обычно болезнь протекает под видом острого бреда с высокой температурой, сильно учащенным пульсом, резкой мышечной слабостью и т.п. В таких случаях приходится иметь дело с осложнениями, зависящими от повреждений, пневмоний и пр.
Симптомы и признаки болезни
Главным симптомом при алкогольном делирии, как и при всякой форме бреда, представляет расстройство сознания. Обыкновенно наблюдается сноподобное помрачение сознания. Характерно при этом извращение событий внешнего мира в смысле пережитых во сне событий; следствием этого является у больных неспособность ориентироваться, часто не только по отношению к окружающему миру, но также и в отношении собственного тела и личности. Благодаря этому дело часто доходит до полной психической беспомощности с сильными аффектами страха.
Степень расстройства сознания бывает очень различна и постоянно меняется. Часто удается посредством энергичного обращения и оклика больного вызвать на короткое время удовлетворительную ориентировку и получить до некоторой степени правильные ответы. Иногда даже удается исследовать поле зрения у страдающих алкогольным делирием. Точно так же, если перевести больного в другую обстановку, например привести в аудиторию для демонстрации, то сознание его на время проясняется, но если затем предоставить его на короткое время самому себе, то расстройство сознания обыкновенно усиливается. Почти во всех случаях с наступлением темноты помрачение сознания и вместе с тем неспособность ориентироваться усиливаются.
Настроение духа у страдающих алкогольным делирием крайне изменчивое и в одном и том же случае может пройти чрез все ступени, от состояния высшего блаженства до состояния сильнейшего страха и отчаяния. Большей частью впрочем, преобладает состояние, полное тоски, страха, ужаса и психической беспомощности. Вместе с тем больные находятся почти беспрерывно в движении, соответственно почти постоянно меняющемуся содержанию представлений. Наблюдаются всевозможные переходы от подергивания одеяла, искания чего-то на нём же и лёгких оборонительных движений, до отчаянных и сильнейших приступов буйства, бессмысленно направленных против окружающих и делающих больных весьма опасными. В слепом оборонительном положении, в котором могут находиться больные, они выбрасываются из окна, стреляют в окружающих или совершают самоубийство.
Галлюцинации и иллюзии являются постоянными признаками алкогольного делирия, соответствуют по своему содержанию большей частью пережитым во сне событиям и аффективному состоянию. По частоте первое место занимают расстройства в сфере зрительных ощущений. Чаще всего эти расстройства выражаются в форме иллюзий, но встречаются также и настоящие зрительные галлюцинации.
Со зрительными галлюцинациями обыкновенно бывают связаны обманы чувств и ненормальные ощущения в сфере кожной и/или мышечной чувствительности и в сфере общего чувства, как и вообще почти всегда комплекс обманов чувств и мнимых восприятий побуждает больного говорить о своих переживаниях. Больному кажется, что он идёт по морю глины, что земля как-бы резиновая или смазана дёгтем, что ноги его опутаны терновником, что он лежит на осколках стекла и т.п. Всегда во всех этих явлениях играет важную роль движение.
Слуховые галлюцинации тоже представляют собой комплексы шумов и звуков. Больному кажется, что он слышит раскаты грома и бури, приближение разъяренной толпы народа, звон колоколов и проч.; иногда больным кажется, что они слышат разговоры о них самих.
У многих больных расстройства в сфере чувственных восприятий очень резко наступают в течение ночи, утром же совершенно исчезают или бывают выражены очень слабо. Характерно, что несмотря на отсутствие обманов чувств в данный момент, больные твёрдо верят в действительность всего пережитого в течение ночи. Странным кажется, как видимо разумный человек рассказывает про самые страшные «ужасы», которые будто бы случились в течение ночи, в полной уверенности, что все это правда (конфабуляция).
Некоторые больные могут произвольно днём вызвать галлюцинации, стоит им только подумать об определённых вещах (произвольные галлюцинации). Обыкновенно галлюцинации выступают сильнее всего, как только больные закрывают глаза, чтобы заснуть. Эти галлюцинации, появляющиеся в промежуточном состоянии между бодрствованием и сном, называются гипнагогическими.
Бредовые идеи соответствуют обманам чувств и большей частью бывают очень мимолетного, преходящего характера; часто случается, что больные принимают сновидения за действительность.
Состояние памяти при алкогольном делирии неодинаково; после минования бреда часто существует полная амнезия, но в некоторых случаях сохраняются в большей или меньшей степени частичные воспоминания. В течение бредового состояния больные обычно быстро забывают изменчивые мнимые восприятия; но может также случиться, что в течение одного или нескольких дней больной помнит о каком-нибудь мнимом событии и возвращается к нему в своих разговорах.
Как уже было указано, поступки больных алкогольным делирием находятся в тесной связи с мнимыми переживаниями и вытекающими отсюда аффектами. Больные бросаются из окна, чтобы уйти от наступающих преследователей, чтобы спастись «из объятой пламенем комнаты»; они нападают на стороннего человека, чтобы «защититься» или отмстить за те «оскорбления», которыми он осыпает их. Многие из этих поступков получают характер насильственных действий только благодаря ошибкам, зависящим от иллюзий. Один больной бросается в окно, принимая его за дверь; другой бросается с моста в реку, принимая перила за человека, загораживающего ему дорогу, и желая прыгнуть через него. 
Со стороны соматической сферы наблюдается ряд характерных сопутствующих явлений:
⇒ 1. Со стороны двигательной сферы нервной системы. Дрожание является одним из самых частых симптомов алкогольного делирия. Обыкновенно дрожание достигает наиболее сильной степени утром, обнаруживается главным образом в дистальных отделах, причём начинается с кистей рук, пальцев, губ, языка и затем распространяется также на остальные части верхних конечностей и на ступни; в некоторых случаях всякая попытка к движению влечёт за собой дрожание всего тела. Нередко наблюдаются фибриллярные подергивания, особенно в круговой мышце век, в скуловых и грудных мышцах.
В общем, в дрожании иногда принимают участие также и глазные мышцы (нистагм). При этом часто трудно решить, зависят ли ясные атактические совместные подергивания лицевых мышц от простого дрожания или от более тяжёлого расстройства иннервации.
Паретические симптомы алкогольного делирия обнаруживаются в ранних стадиях в области подъязычного нерва, в форме отяжеления языка, невнятности речи и заикания; иногда развивается диплопия вследствие пареза отдельных глазных мышц; но, кроме того, общая двигательная сила претерпевает ослабление, которое преодолевается лишь в состоянии сильнейшего возбуждения и ярости, причём в таком состоянии больной обнаруживает иногда невероятную силу, разрушая все ему попадающееся. Парезы комбинируются часто с атаксией.
Реже встречаются судорожные сокращения в отдельных мышечных группах (crampi), это чаще всего судороги икроножных мышц, наступающие ночью. Восходящие параличи конечностей (неврит), параличи сфинктеров мочевого пузыря и прямой кишки развиваются иногда, как последствия, обыкновенно же они сопутствуют только хроническому алкоголизму.
⇒ 2. Со стороны чувствительной сферы нервной системы. Кроме ненормальных кожных ощущений, наблюдаются также явления гиперестезии, которые распространяются либо на большую часть поверхности тела, либо ограничиваются отдельными частями и заставляют больных громко кричать при всяком прикосновении к коже. Вначале часто существует также гиперестезия в отношении восприятия определенных цветов; эта гиперестезия сменяется позже ослаблением и даже полной утратой способности различать цвета. Чаще встречаются явления анестезии, которые могут существовать также при ясном сознании. Больные не чувствуют укола булавки, воткнутой до самой кости, они опираются на сломанные руки, бегают с переломом таза. Эта анестезия, сопутствующая алкогольному делирию, настоятельно требует, чтобы каждый больной с этой болезнью подвергался самому подробному исследованию, так как часто отсутствуют субъективные жалобы и при тяжёлых заболеваниях внутренних органов. Редко анестезия бывает общей; иногда она ограничивается определенными областями, особенно часто областью пальцев ног и рук, областью голени, передней части плеча и т.д.
⇒ 3. Эпилептические судороги. Независимо от довольно часто встречающихся случаев, когда эпилептики становятся алкоголиками и, заболевая алкогольным делирием, подвергаются иногда эпилептическому припадку, в течение белой горячки часто развивается эпилепсия также и у таких больных, которые раньше никогда не страдали эпилептическими приступами.
⇒ 4. Лихорадочные явления. Лихорадка практически всегда наблюдается при алкогольном делирии; правда, часто она ограничивается невысокой температурой в 37,5-38°С, иногда же она достигает 39°С и выше при отсутствии каких-либо осложнений. В случаях с обычным течением лихорадка оканчивается критически с наступлением терминального сна. Понятно, что осложнения сами по себе могут обусловить лихорадку. В редких случаях типического алкогольного делирия лихорадка может достигнуть очень высокой температуры, до 42°С.
⇒ 5. Пульс. Вначале он обыкновенно бывает полным и немного более частым, чем обычно. В дальнейшем течении он обыкновенно становится малым, частота же его не возрастает. Только при лихорадочной форме он с самого начала достигает исключительной частоты, часто доходя до 140-160 уд/мин.
⇒ 6. Моча. Количество мочи обыкновенно нормально, удельный вес повышен, количество фосфорной кислоты и мочевины уменьшено. В большом числе случаев моча содержит белок.
⇒ 7. Кровь. При кровопусканиях у больных алкогольным делирием нередко замечали, что выпущенная кровь опалесцирует, имеет молочный вид. Это происходит от повышенного содержания жира в крови.
⇒ 8. Потоотделение. Оно обыкновенно в резкой степени усилено, особенно в период наибольшего развития болезни. Чересчур обильное отделение пота с резкой прострацией является неблагоприятным признаком. Кожа обнаруживает значительную склонность к гангрене, и при отсутствии надлежащего ухода быстро развиваются пролежни, особенно при лихорадочном алкогольном делирии. Терминальный сон обыкновенно сопровождается обильным потоотделением.
⇒ 9. Явления со стороны прочих органов. В них встречаются изменения, свойственные хроническому алкоголизму: катары желудка и кишок, увеличение печени, цирроз печени, хронический нефрит, катаральный конъюнктивит, катары глотки и бронхов с обильным количеством мокроты, содержащей значительные количества масляной кислоты. Наконец, следует еще упомянуть об артериосклерозе, который легко может быть обнаружен в лучевых, височных и обыкновенно также сонных артериях. В связи с артериосклерозом находятся также перерождения сердечной мышцы, пороки сердечных клапанов и т. д. Наблюдаются также изменения в периферических нервах, невритические явления.
Продромальная стадия при алкогольном делирии наблюдается редко. Она характеризуется головною болью, тяжестью в голове, беспокойным сном, тревожными сновидениями, общим беспокойством, чувством страха, дрожанием, мельканием искр перед глазами и т.п. Больные чувствуют, что надвигается тяжелая болезнь. Но почти всегда предвестники существуют очень короткое время, продолжаясь лишь несколько часов или даже меньше часа, редко в течение нескольких дней. Большей частью бред возникает внезапно без предвестников.
Течение болезни
В большинстве случаев алкогольный делирий внезапно начинается очень бурными явлениями и быстро достигает своего полного развития. Он продолжается 3-9 дней, протекает нередко с колебаниями в интенсивности симптомов. В типических случаях бред оканчивается сном, длящимся 12-24 часа, после чего больные просыпаются с совершенно ясным сознанием и ориентировкой. В течение бреда больные плохо питаются, часто совершенно отказываются от еды и питья; после болезни появляется довольно хороший аппетит.
В редких случаях болезнь принимает несколько более затяжное течение. Проходит несколько недель, иногда с ремиссиями, пока больные совершенно не освободятся от оставшихся ложных представлений и не обнаружат вполне сознательного отношения к своей болезни. Встречаются также абортивные случаи.
Исходом алкогольного делирия в случаях с обычным течением является выздоровление, относящееся, конечно, только к приступу бреда, а не к хроническому алкоголизму вообще. В определенном числе случаев заболевание оканчивается смертью. Иногда алкогольный делирий переходит в хроническую душевную болезнь, например в Корсаковский психоз, или постепенно переходит во вторичное слабоумие.
Возвраты болезни наблюдаются очень часто, так как после окончания бреда остаётся хронический алкоголизм и лишь в редких случаях больной алкоголизмом человек после подобного приступа бросает пить.
Дифференциальный диагноз
Дифференциальный диагноз алкогольного делирия обыкновенно не представляет затруднений, если известен анамнез. Если же анамнестические сведения отсутствуют, то в дифференциально-диагностическом отношении могут иметь значение сопутствующие соматические симптомы хронического алкоголизма, алкогольный запах дыхания, легкая внушаемость в отношении обманов чувств.
Патологическая анатомия
Само собой понятно, что при алкогольном делирии обыкновенно находят признаки хронического алкоголизма. Однако эти изменения, наблюдаемые в центральной нервной системе при хроническом алкоголизме, вовсе не характерны и, в зависимости от особенностей каждого случая и от степени интеллектуального распада, могут быть весьма разнообразны, представляя особенно большие различия в количественном отношении. В более резко выраженных случаях наблюдается ясное помутнение и утолщение мягкой мозговой оболочки на выпуклой поверхности головного мозга и более или менее ясная зернистость эпендимы.
В более тяжелых случаях можно посредством взвешивания обнаружить гибель мозгового вещества, которая макроскопически становится заметной по истончению извилин, особенно в переднем мозге. Сосуды большей частью в той или другой степени поражены. Однако в некоторых случаях сосуды удивительно хорошо сохраняются, так что ни в мелких, ни в крупных артериях не удается найти никаких следов артериосклероза. Наоборот, в других случаях изменения сосудов бывают выражены резче всех других патологоанатомических изменений. Ганглиозные клетки, мякотные волокна и нейроглия также не представляют никаких вполне характерных изменений; их состояние бывает различным в зависимости от характера случая.
Лечение
Лечение алкогольного делирия может быть проведено только в соответственно устроенном лечебном заведении. Необходимо всегда стараться провести постельное содержание больного в наблюдательном отделении.
Далее необходимо купировать возбуждение; ликвидировать нарушения метаболизма и водно-электролитного баланса; устранить гемодинамические расстройства и нормализовать дыхание; принять соответствующие меры по предупреждению или ликвидации различных нарушений функций почек, печени, лёгких и мозга; поспособствовать уменьшению гипертермии; провести терапию интеркуррентных заболеваний (если таковые имеются).
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!

В большинстве штатов разрешены религиозные льготы для вакцинации
Нью-Йорк недавно стал пятым штатом (после Калифорнии, Мэна, Миссисипи и Западной Вирджинии), принявшего закон, требующий вакцинации детей в государственных школах, если у них нет уважительных медицинских причин. Законодательные собрания в нескольких других штатах рассматривают аналогичный закон. Однако, согласно анализу Pew Research Center, большинство штатов (44) разрешают детям освобождаться от вакцинации из-за религиозных соображений.И один штат, Миннесота, допускает более широкое исключение, основанное на личных убеждениях, но прямо не упоминает религию.
Акция в Нью-Йорке произошла после того, как штат стал центром общенациональной вспышки кори, от которой в этом году заболели более 1000 американцев в 28 штатах. Многие случаи в Нью-Йорке были зарегистрированы в ортодоксальных еврейских общинах, где уровень вакцинации низкий.
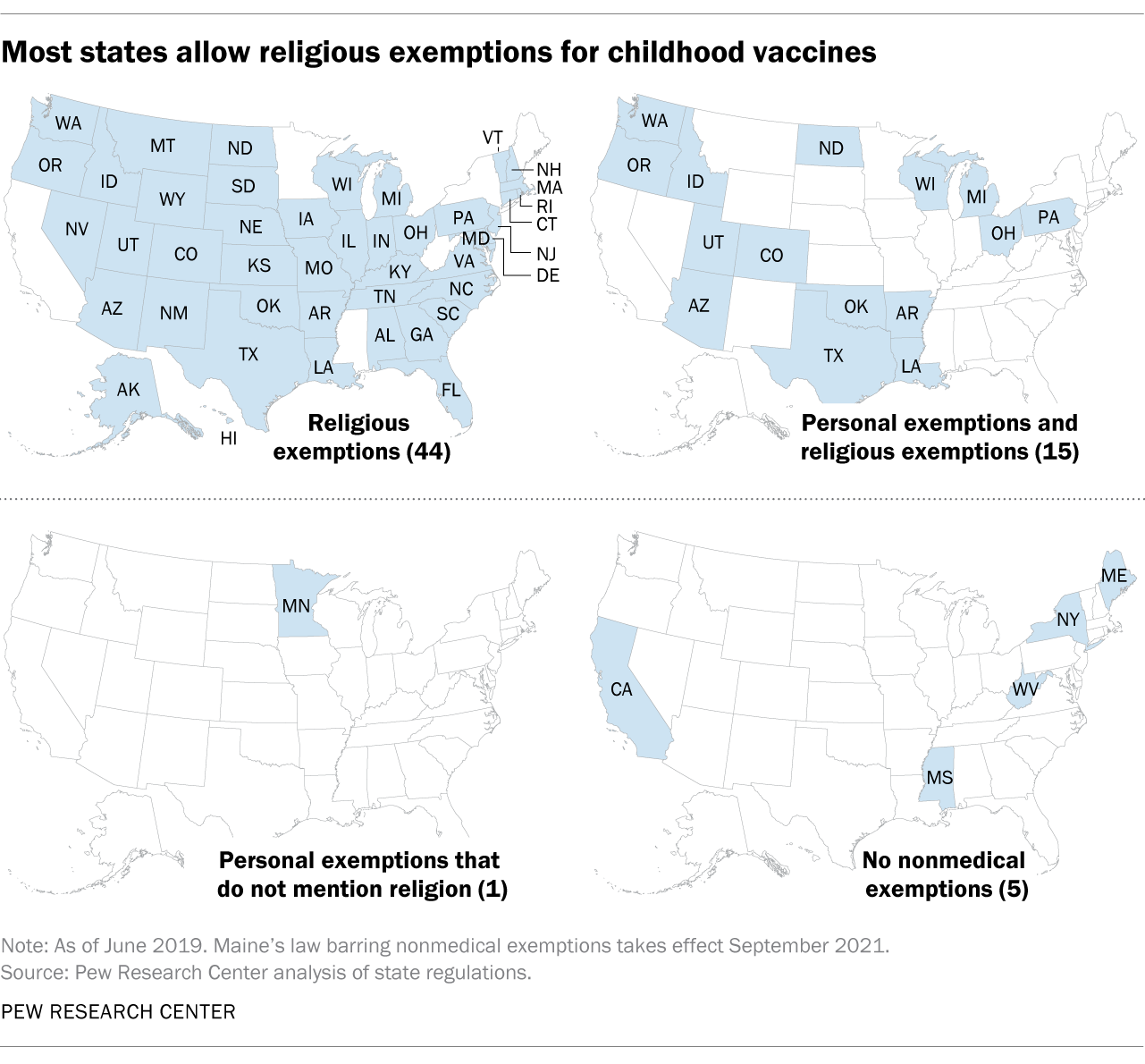 Сторонники отмены всех исключений, кроме медицинских, утверждают, что вакцины безопасны и что отказ от вакцинации детей подвергает многих людей риску заболевания корью, краснухой и другими заболеваниями.Противники заявляют, что законы ущемляют родительские права, а также религиозные и другие личные свободы.
Сторонники отмены всех исключений, кроме медицинских, утверждают, что вакцины безопасны и что отказ от вакцинации детей подвергает многих людей риску заболевания корью, краснухой и другими заболеваниями.Противники заявляют, что законы ущемляют родительские права, а также религиозные и другие личные свободы.
Все штаты требуют, чтобы дети делали определенные прививки перед поступлением в государственную школу, но каждый штат также разрешает исключения для детей, которые не могут быть вакцинированы по медицинским причинам. Согласно анализу Центра, среди штатов, которые прямо разрешают религиозные исключения из прививок, 15 также разрешают исключения для любого типа нерелигиозных личных убеждений.
(Согласно этому анализу, штат Мэн не допускает освобождения от медицинских льгот, хотя недавно подписанный закон вступит в силу только в сентябре 2021 года.Штат Вашингтон включен как разрешающий личные исключения, но с 28 июля от вакцины против кори, эпидемического паротита и краснухи можно отказаться только по медицинским или религиозным причинам. Не учитывается округ Колумбия, который разрешает религиозные, но не личные исключения.)
В то время как ряд штатов запретил немедицинские исключения, другие наложили строгие требования на родителей, ищущих немедицинские исключения для своих детей. Например, в Небраске родители должны предоставить «письменное показание, подписанное законным уполномоченным представителем, в котором говорится, что иммунизация противоречит принципам и практике признанной религиозной конфессии, членом которой является учащийся.”
В нескольких штатах, включая Монтану и Делавэр, требуются нотариально заверенные заявления. И во многих штатах родители требуют, чтобы родители просматривали учебные материалы о безопасности и важности вакцин, в том числе в штате Орегон, который требует от родителей получения «свидетельства о вакцинации» либо от поставщика медицинских услуг, либо путем просмотра онлайн-семинара, прежде чем их ребенок сможет быть освобожденным.
По крайней мере, три штата также указывают, что «философские» аргументы , а не должны приводиться в качестве основания для предоставления исключения по религиозным мотивам.Например, закон Аляски гласит, что «заявления, свидетельствующие о философском или личном неприятии вакцин, аннулируют документы об исключении по религиозным убеждениям». Но во многих штатах невозможно узнать, на какие основания ссылаются люди, подавая заявление о предоставлении льгот по религиозным мотивам, поскольку в большинстве штатов, разрешающих такое освобождение, родители не требуют от родителей предоставления подробных оснований для его запроса.
Несмотря на то, что в 44 штатах разрешены религиозные исключения для вакцинации, исследователи и журналисты изо всех сил пытались определить единый крупный U.С. Религиозная группа, выступающая против вакцинации детей. Когда некоторые из этих исключений были впервые введены в 1960-х и 1970-х годах, они были добавлены, «по крайней мере, частично благодаря лоббистским усилиям Церкви христианской науки», согласно статье Дугласа Дикема в Annual Review of Public Health. , врач и специалист по биоэтике Детской больницы Сиэтла. Но хотя Церковь Христианской Науки известна своей практикой исцеления через молитву, она не призывает своих членов воздерживаться от вакцинации детей.
Некоторые компоненты вакцин вызвали другие религиозные опасения. Некоторые вакцины, в том числе вакцины против кори, эпидемического паротита и краснухи (MMR), ветряной оспы или ветряной оспы, содержат желатин, который получают от свиней. Многие евреи и мусульмане не употребляют продукты из свинины. Однако религиозные авторитеты из иудаизма и ислама заявили, что вакцины допустимы.
Католическая церковь санкционировала «временное» использование вакцин, таких как некоторые вакцины против краснухи, которые могут быть получены из клеток-потомков тканей абортированных плодов.Но церковь также призывает последователей искать альтернативные вакцины, в которых такие клетки не используются.
Примечание: Это обновление сообщения, первоначально опубликованного 25 февраля 2015 года.
.
Самой большой религией в мире по численности населения остается христианство
 Христиане оставались самой большой религиозной группой в мире в 2015 году, составляя почти треть (31%) от 7,3 миллиарда человек на Земле, согласно новому демографическому анализу Pew Research Center. Но отчет также показывает, что число христиан в том, что многие считают сердцем религии, континентом Европы, сокращается.
Христиане оставались самой большой религиозной группой в мире в 2015 году, составляя почти треть (31%) от 7,3 миллиарда человек на Земле, согласно новому демографическому анализу Pew Research Center. Но отчет также показывает, что число христиан в том, что многие считают сердцем религии, континентом Европы, сокращается.
Согласно нашим демографическим моделям, у
христиан было больше всего рождений и смертей среди всех религиозных групп за последние годы.В период с 2010 по 2015 год от матерей-христианок родилось около 223 миллионов младенцев и примерно 107 миллионов христиан умерли — это естественный прирост на 116 миллионов.
 Но среди христиан в Европе верно обратное: за этот короткий период количество смертей превысило число рождений почти на 6 миллионов. В одной только Германии в период с 2010 по 2015 год было примерно на 1,4 миллиона смертей христианских смертей, чем рождений. Это естественное уменьшение на стареющего христианского населения Европы было уникальным по сравнению с христианами в других частях мира и другими религиозными группами.Фактически, как мусульмане, так и не аффилированные лица в Европе испытали естественный прирост своей численности, согласно нашему новому отчету, в период с 2010 по 2015 год рождений было на 2 миллиона и 1 миллион больше, чем смертей соответственно.
Но среди христиан в Европе верно обратное: за этот короткий период количество смертей превысило число рождений почти на 6 миллионов. В одной только Германии в период с 2010 по 2015 год было примерно на 1,4 миллиона смертей христианских смертей, чем рождений. Это естественное уменьшение на стареющего христианского населения Европы было уникальным по сравнению с христианами в других частях мира и другими религиозными группами.Фактически, как мусульмане, так и не аффилированные лица в Европе испытали естественный прирост своей численности, согласно нашему новому отчету, в период с 2010 по 2015 год рождений было на 2 миллиона и 1 миллион больше, чем смертей соответственно.
В глобальном масштабе мусульмане составляют вторую по величине религиозную группу, насчитывающую 1,8 миллиарда человек, или 24% населения мира, за ними следуют религиозные «ноны» (16%), индуисты (15%) и буддисты (7%). Приверженцы народных религий, евреи и представители других религий составляют меньшую часть населения мира.
 Мусульмане испытали наибольший естественный прирост среди всех религиозных групп, включая христиан. Число рождений у мусульман в период с 2010 по 2015 год превысило число смертей на 152 миллиона (213 миллионов рождений против 61 миллиона смертей). Во всем мире у всех основных групп было больше рождений, чем смертей.
Мусульмане испытали наибольший естественный прирост среди всех религиозных групп, включая христиан. Число рождений у мусульман в период с 2010 по 2015 год превысило число смертей на 152 миллиона (213 миллионов рождений против 61 миллиона смертей). Во всем мире у всех основных групп было больше рождений, чем смертей.
 Конечно, не все младенцы останутся в религии своей матери. В некоторых странах, в том числе в Соединенных Штатах, взрослые довольно часто оставляют свою детскую религию и переходят на другую веру (или не верят).Однако в глобальном масштабе эффект смены религии затмевается влиянием различий в рождаемости и смертности.
Конечно, не все младенцы останутся в религии своей матери. В некоторых странах, в том числе в Соединенных Штатах, взрослые довольно часто оставляют свою детскую религию и переходят на другую веру (или не верят).Однако в глобальном масштабе эффект смены религии затмевается влиянием различий в рождаемости и смертности.
Действительно, различия в рождаемости между религиозными группами являются одним из ключевых факторов нынешних демографических тенденций и будут важны для будущего роста. В глобальном масштабе мусульмане имеют самый высокий коэффициент фертильности среди любой религиозной группы — в среднем 2,9 ребенка на женщину, что значительно выше уровня воспроизводства (2,1), минимума, обычно необходимого для поддержания стабильного населения.Это преимущество фертильности — одна из причин, по которой ожидается, что мусульмане догонят христиан по абсолютному количеству и доле в мировом населении в ближайшие десятилетия. Христиане занимают второе место по уровню рождаемости — 2,6 ребенка на женщину. Индийская и еврейская фертильность (по 2,3 каждого) чуть ниже среднемирового показателя, составляющего 2,4 ребенка на женщину. У всех других основных религиозных групп уровень рождаемости слишком низок, чтобы поддерживать свое население.

Попробуйте наш электронный курс по мусульманам и исламу
Узнайте о мусульманах и исламе с помощью четырех коротких уроков, которые доставляются на ваш почтовый ящик через день.
Зарегистрируйтесь сейчас!
Возрастные различия также важны для будущего роста. Приверженцы некоторых религиозных групп в основном молодые, и их первые детородные годы еще впереди, в то время как члены других групп старше и в большинстве своем вышли из детородного возраста. У мусульман самый молодой средний возраст (24 года) из всех религиозных групп, что также, как ожидается, будет способствовать их быстрому росту. Индусы (27 лет) также моложе среднего возраста населения мира (30 лет), в то время как средний возраст христиан (30 лет) совпадает с глобальным медианным возрастом.Все остальные группы старше среднемирового медианного возраста, что является одной из причин, по которой ожидается, что они будут отставать от темпов роста мирового населения.
Похожие сообщения:
Христиане подвергались массовым преследованиям в 2015 году, но в основном в странах с христианским большинством
10 фактов о религии в Америке
Конрад Хакетт — старший демограф и заместитель директора по исследованиям исследовательского центра Pew Research Center.
Дэвид МакКлендон — бывший научный сотрудник, занимающийся исследованиями религии в исследовательском центре Pew Research Center.
.
Введение реализма в теорию международных отношений
Это отрывок из учебника International Relations Theory — для начинающих E-IR Foundations. Загрузите бесплатную копию здесь.
В дисциплине Международные отношения (IR) реализм — это школа мысли, которая подчеркивает конкурентную и конфликтную сторону международных отношений. Часто говорят, что корни реализма можно найти в некоторых из самых ранних исторических сочинений человечества, особенно в истории Пелопоннесской войны Фукидида, которая бушевала между 431 и 404 годами до нашей эры.Фукидид, писавший более двух тысяч лет назад, не был «реалистом», потому что теория IR не существовала в названной форме до двадцатого века. Однако, оглядываясь назад с современной точки зрения, теоретики обнаружили много общего в образцах мышления и поведении древнего и современного мира. Затем они использовали его и другие труды, чтобы придать вес идее о существовании вневременной теории, охватывающей всю зарегистрированную историю человечества. Эта теория получила название «реализм».
Основы реализма
Первое предположение реализма состоит в том, что национальное государство (обычно сокращенно «государство») является главным действующим лицом в международных отношениях. Существуют и другие органы, такие как отдельные лица и организации, но их власть ограничена. Во-вторых, государство — унитарный субъект. Национальные интересы, особенно во время войны, заставляют государство говорить и действовать единогласно. В-третьих, лица, принимающие решения, являются рациональными субъектами в том смысле, что рациональное принятие решений ведет к преследованию национальных интересов.Здесь предпринимать действия, которые сделали бы ваше государство слабым или уязвимым, было бы нерационально. Реализм предполагает, что все лидеры, независимо от их политических убеждений, осознают это, пытаясь управлять делами своего государства, чтобы выжить в конкурентной среде. Наконец, государства живут в условиях анархии, то есть в отсутствии кого-либо, кто руководит на международном уровне. Часто применяемая аналогия с «некому позвонить» во время международной чрезвычайной ситуации помогает подчеркнуть этот момент.В наших штатах у нас обычно есть полиция, вооруженные силы, суды и так далее. В чрезвычайной ситуации ожидается, что эти учреждения «что-то сделают» в ответ. На международном уровне нет четких ожиданий от кого-либо или чего-либо «что-то делать», поскольку нет установленной иерархии. Следовательно, государства могут полагаться только на себя.
Поскольку реализм часто опирается на примеры из прошлого, большое внимание уделяется идее о том, что люди по сути являются заложниками повторяющихся моделей поведения, определенных их природой.Центральное место в этом предположении занимает точка зрения, что люди эгоистичны и стремятся к власти. Реалисты верят, что наш эгоизм, стремление к власти и неспособность доверять другим приводят к предсказуемым результатам. Возможно, именно поэтому войны были так распространены на протяжении всей письменной истории. Поскольку люди организованы в государства, природа человека влияет на поведение государства. В этом отношении Никколо Макиавелли сосредоточил внимание на том, как основные человеческие качества влияют на безопасность государства. А в его время лидерами обычно были мужчины, что также влияет на реалистическое понимание политики.В книге The Prince (1532) Макиавелли подчеркивал, что главная забота лидера — обеспечение национальной безопасности. Для успешного выполнения этой задачи лидер должен быть начеку и эффективно справляться как с внутренними, так и с внешними угрозами своему правлению; ему нужно быть львом и лисой. Власть (Лев) и обман (Лисица) — важнейшие инструменты проведения внешней политики. По мнению Макиавелли, правители подчиняются « этике ответственности », а не традиционной религиозной морали, которой руководствуется средний гражданин, то есть они должны быть хорошими, когда могут, но они также должны быть готовы прибегать к насилию, когда это необходимо, чтобы гарантировать выживание. государства.
После Второй мировой войны Ханс Моргентау (1948) стремился разработать всеобъемлющую международную теорию, поскольку он считал, что политика, как и общество в целом, регулируется законами, уходящими корнями в человеческую природу. Его заботой было прояснить взаимосвязь между интересами и моралью в международной политике, и его работа в значительной степени опиралась на идеи исторических деятелей, таких как Фукидид и Макиавелли. В отличие от более оптимистично настроенных идеалистов, которые ожидали, что международная напряженность будет разрешена путем открытых переговоров, отмеченных доброй волей, Моргентау изложил подход, который подчеркивал власть над моралью.Действительно, мораль изображалась как нечто, чего следует избегать при разработке политики. По мнению Моргентау, каждое политическое действие направлено на сохранение, усиление или демонстрацию власти. Считается, что политика, основанная на морали или идеализме, может привести к слабости и, возможно, к разрушению или доминированию государства со стороны конкурента. В этом смысле преследование национальных интересов «аморально», то есть не подлежит моральным расчетам.
В книге Theory of International Politics (1979) Кеннет Вальц модернизировал теорию IR, отодвинув реализм от его недоказуемых (хотя и убедительных) предположений о человеческой природе.Его теоретический вклад был назван «неореализмом» или «структурным реализмом», потому что он подчеркивал понятие «структура» в своем объяснении. Решения и действия государства основаны не на человеческой природе, а на простой формуле. Во-первых, все государства ограничены существованием в международной анархической системе (это структура). Во-вторых, любой образ действий, которого они придерживаются, основан на их относительной силе по сравнению с другими состояниями. Итак, Вальц предложил версию реализма, рекомендовавшую теоретикам исследовать характеристики международной системы для поиска ответов, а не копаться в недостатках человеческой природы.Поступив так, он положил начало новой эре в теории IR, которая попыталась использовать методы социальных наук, а не методы политической теории (или философии). Разница в том, что переменные Вальца (международная анархия, степень власти государства и т. Д.) Можно измерить эмпирически / физически. Такие идеи, как человеческая природа, являются предположениями, основанными на определенных философских взглядах, которые нельзя измерить таким же образом.
Реалисты считают, что их теория наиболее точно описывает образ мировой политики, которым придерживаются практикующие государственное управление.По этой причине реализм, возможно, больше, чем любая другая теория IR, часто используется в мире разработки политики, что отражает желание Макиавелли написать руководство для руководителей. Однако критики реализма утверждают, что реалисты могут помочь увековечить жестокий и конфронтационный мир, который они описывают. Принимая во внимание несговорчивую и эгоистичную природу человечества и отсутствие иерархии в государственной системе, реалисты побуждают лидеров действовать, основываясь на подозрительности, силе и силе. Таким образом, реализм можно рассматривать как самоисполняющееся пророчество.Если говорить более конкретно, реализм часто критикуется как чрезмерно пессимистичный, поскольку он считает неизбежным конфронтационный характер международной системы. Однако, по мнению реалистов, лидеры сталкиваются с бесконечными ограничениями и небольшими возможностями для сотрудничества. Таким образом, они мало что могут сделать, чтобы избежать реальности политики силы. Для реалиста столкновение с реальностью своего затруднительного положения — это не пессимизм, а благоразумие. Реалистический взгляд на международные отношения подчеркивает, что возможность мирных изменений, или фактически любых изменений, ограничена.Для лидера полагаться на такой идеалистический результат было бы безумием.
Возможно, потому что он предназначен для объяснения повторяемости и вневременной модели поведения, реализм не смог предсказать или объяснить недавнюю крупную трансформацию международной системы: конец холодной войны между Соединенными Штатами Америки (США) и Советский Союз в 1991 году. Когда закончилась холодная война, международная политика претерпела быстрые изменения, которые указали на новую эру ограниченной конкуренции между государствами и широких возможностей для сотрудничества.Эта трансформация вызвала появление оптимистичного взгляда на мировую политику, в котором реализм отвергался как «старое мышление». Реалистов также обвиняют в том, что они слишком много внимания уделяют государству как единой единице, в конечном итоге упускают из виду других участников и силы внутри государства, а также игнорируют международные проблемы, напрямую не связанные с выживанием государства. Например, холодная война закончилась, потому что обычные граждане в странах Восточной Европы, контролируемых Советским Союзом, решили восстать против существующих структур власти.Это восстание перекинулось из одной страны в другую внутри огромной империи Советского Союза, что привело к его постепенному распаду в период с 1989 по 1991 год. Набор инструментов реализма не учитывал и не учитывает такие события: действия обычных граждан (или международных организаций, если на то пошло). ) не имеют большого значения в его расчетах. Это связано с государственной природой мышления, на котором построен реализм. Он рассматривает состояния как твердые шары для пула, прыгающие вокруг стола — никогда не останавливаясь, чтобы заглянуть внутрь каждого шара для пула, чтобы увидеть, из чего он состоит и почему он движется именно так.Реалисты признают важность этой критики, но склонны рассматривать такие события, как распад Советского Союза, как исключения из нормального образа жизни.
Многие критики реализма сосредотачиваются на одной из его центральных стратегий в управлении мировыми делами — идее, называемой «балансом сил». Это описывает ситуацию, в которой государства постоянно делают выбор, чтобы увеличить свои собственные возможности, подрывая возможности других. Это создает своего рода «баланс», поскольку (теоретически) ни одному государству не разрешается становиться слишком сильным в международной системе.Если государство пытается испытать удачу и слишком сильно вырастет, как нацистская Германия в 1930-х годах, это вызовет войну, потому что другие государства сформируют альянс, чтобы попытаться победить его, то есть восстановить баланс. Эта система баланса сил — одна из причин анархичности международных отношений. Ни одно государство не смогло стать глобальной державой и объединить мир под своим прямым управлением. Следовательно, реализм часто говорит о важности гибких союзов как способа обеспечения выживания. Эти союзы определяются не столько политическим или культурным сходством между государствами, сколько необходимостью найти хороших друзей или «врагов моего врага».Это может помочь объяснить, почему США и Советский Союз были союзниками во время Второй мировой войны (1939–1945): они оба видели аналогичную угрозу со стороны растущей Германии и стремились уравновесить ее. Однако через пару лет после окончания войны нации превратились в заклятых врагов, и баланс сил снова начал меняться по мере образования новых союзов во время так называемой холодной войны (1947–1991). В то время как реалисты описывают баланс сил как разумную стратегию управления небезопасным миром, критики видят в нем способ узаконить войну и агрессию.
Несмотря на эту критику, реализм остается центральным в области теории ИР, и большинство других теорий связано (по крайней мере частично) с его критикой. По этой причине было бы неуместным писать учебник по теории ИР без освещения реализма в первой главе. Кроме того, реализм продолжает предлагать многие важные идеи о мире разработки политики благодаря своей истории предложения инструментов государственного управления разработчикам политики.
Реализм и группа «Исламское государство»
Группа «Исламское государство» (также известная как ИГ, Даиш, ИГИЛ или ИГИЛ) — это боевая группировка, которая следует фундаменталистской доктрине суннитского ислама.В июне 2014 года группа опубликовала документ, в котором утверждала, что проследила родословную своего лидера Абу Бакра аль-Багдади до пророка Мухаммеда. Затем группа назначила аль-Багдади своим «халифом». Как халиф аль-Багдади потребовал верности набожных мусульман всего мира, и группа и ее сторонники приступили к совершению ряда крайних и варварских действий. Многие из них были нацелены на города в западных странах, таких как Мельбурн, Манчестер и Париж, что привело к тому, что проблема стала глобальной.В конечном итоге цель состоит в том, чтобы создать Исламское государство (или Халифат) в геополитическом, культурном и политическом плане и удержать (с помощью терроризма и крайних мер) западные или региональные державы от вмешательства в этот процесс. Конечно, это означает, что территория существующих государств находится под угрозой. Хотя группировка «Исламское государство» считает себя государством, из-за своих действий она была определена как террористическая организация практически всеми государствами мира и международными организациями.Исламские религиозные лидеры также осудили идеологию и действия группы.
Несмотря на то, что это не официально признанное государство, группировка Исламского государства, захватив и удерживая территории в Ираке и Сирии, явно обладала аспектами государственности. Основная часть усилий по борьбе с группировкой Исламского государства включала авиаудары по ее позициям в сочетании с другими военными стратегиями, такими как использование союзных местных сил для возвращения территории (особенно в Ираке). Это говорит о том, что война считается наиболее эффективным методом противодействия растущей силе терроризма на Ближнем Востоке и нейтрализации угрозы, которую группировка Исламского государства представляет не только для западных государств, но и для государств региона.Таким образом, хотя транснациональный терроризм, подобный тому, который практикуется группировкой «Исламское государство», представляет собой относительно новую угрозу в международных отношениях, государства для борьбы с ним полагались на старые стратегии, соответствующие реализму.
Государства в конечном итоге рассчитывают на самопомощь для обеспечения собственной безопасности. В этом контексте у реалистов есть две основные стратегии управления небезопасностью: баланс сил и сдерживания. Баланс сил опирается на стратегические гибкие союзы, в то время как сдерживание опирается на угрозу (или использование) значительной силы.Оба являются доказательствами по этому делу. Во-первых, рыхлая коалиция государств, напавших на группировку «Исламское государство» — таких как США, Россия и Франция — опиралась на различные благоприятные погодные условия союзы с региональными державами, такими как Саудовская Аравия, Турция и Иран. В то же время они преуменьшали роль международных организаций, потому что согласовать действия в таких местах, как Организация Объединенных Наций, сложно из-за государственного соперничества. Во-вторых, сдерживание врага подавляющей превосходящей силой (или угрозой этого) воспринималось как самый быстрый метод восстановления контроля над территориями, находящимися под властью Исламского государства.Очевидная непропорциональность вооруженных сил Исламского государства по сравнению с вооруженными силами США, Франции или России, кажется, подтверждает рациональность решения, что снова возвращает нас к акценту реализма на важности таких понятий, как сдерживание, а также к рассмотрению государств. как рациональные акторы. Однако подход рационального субъекта предполагает, что противник — даже если это террористическая группа — также является рациональным субъектом, который выберет такой образ действий, при котором выгода перевешивает риски.
Отсюда мы видим, что, хотя действия террористической группы могут показаться иррациональными, их можно интерпретировать иначе. С реалистической точки зрения, группировка «Исламское государство», распространяя террор, использует ограниченные средства, имеющиеся в ее распоряжении, для противодействия влиянию Запада в Ираке и Сирии. Существенный сопутствующий ущерб от полномасштабного военного наступления, очевидно, не беспокоит командиров группировки по двум основным причинам, обе из которых могут способствовать усилению их мощи.Во-первых, это будет способствовать разжиганию антизападных настроений на всем Ближнем Востоке, поскольку местное население становится объектом иностранной агрессии. Во-вторых, чувство несправедливости, вызванное этими атаками, создает возможность для спонтанной вербовки бойцов, которые были бы готовы умереть, чтобы подтвердить цели группы — это в равной степени верно как для тех, кто находится в непосредственном регионе, так и для тех, кто становится жертвой Исламского государства на международном уровне. пропаганда в Интернете.
Именно по причинам, подобным тем, которые раскрыты в данном случае, в таких сложных регионах, как Ближний Восток, реалисты рекомендуют проявлять крайнюю осторожность в отношении того, когда и где государство использует свою военную мощь.При рассмотрении реализма легко увидеть в нем разжигающую войну теорию. Например, прочитав первую половину абзаца выше, вы можете подумать, что реализм поддержит атаку на группировку «Исламское государство». Но когда вы прочтете вторую половину абзаца, вы обнаружите, что та же теория рекомендует проявлять крайнюю осторожность.
Ключевым моментом в понимании реализма является то, что эта теория утверждает, что отвратительные действия, такие как война, являются необходимыми инструментами государственного управления в несовершенном мире, и лидеры должны использовать их, когда это отвечает национальным интересам.Это совершенно рационально в мире, где выживание государства имеет первостепенное значение. В конце концов, если какое-либо государство перестает существовать из-за нападения или внутреннего коллапса, все другие политические цели перестают иметь большое практическое значение. При этом лидер должен быть предельно осторожным, решая, где и когда использовать военную силу. Стоит отметить, что вторжение США в Ирак в 2003 году, предпринятое в рамках Глобальной войны с терроризмом, было воспринято большинством ведущих реалистов как злоупотребление властью, не служащее национальным интересам США.Это было связано с возможностью того, что непропорциональное использование военной силы США вызовет ответную реакцию и недовольство в регионе. В самом деле, в данном случае реализм дал сильные результаты в качестве инструмента анализа, как продемонстрировал подъем группировки Исламское государство в годы после вторжения в Ирак.
Заключение
Реализм — это теория, которая претендует на объяснение реальности международной политики. Он подчеркивает ограничения в отношении политики, которые проистекают из эгоистической природы человечества и отсутствия центральной власти над государством.Для реалистов высшей целью является выживание государства, что объясняет, почему действия государства оцениваются на основе этики ответственности, а не моральных принципов. Доминирование реализма породило значительную часть литературы, критикующей его основные принципы. Однако, несмотря на ценность критических замечаний, которые будут рассмотрены в оставшейся части этой книги, реализм по-прежнему дает ценную информацию и остается важным аналитическим инструментом для каждого изучающего международные отношения.
Узнайте больше об этой и многих других теориях международных отношений с помощью ряда мультимедийных ресурсов, собранных E-IR .
Полные ссылки для цитирования можно найти в версии PDF по ссылке вверху этой страницы.
Дополнительная литература по электронным международным отношениям
.
Религия и мораль (Стэнфордская энциклопедия философии)
С начала авраамических верований и греческой философии,
религия и мораль были тесно переплетены. Это верно
возвращаемся ли мы назад в греческую философию или в христианство и
Иудаизм и ислам. Настоящая запись не будет пытаться выйти за рамки этих
ограничивается, поскольку есть и другие записи о восточной мысли (см.
например, записи на
Этика в индийском и тибетском буддизме
а также
Китайская этика).Вход
продолжается в хронологическом порядке, уделяя наибольшее внимание современному
период. Он не может в рамках нынешнего компаса стремиться быть
всеобъемлющий. Зато сможет описать основной
варианты, поскольку они произошли исторически. Цель рассмотрения
исторически является обоснованием утверждения, что мораль и религия
были неразлучны до недавнего времени, и что наша моральная
словарный запас по-прежнему глубоко пронизан этой историей. Поскольку есть
исторически так много разных способов увидеть связь, чисто
схематическое или типологическое описание тоже вряд ли удастся.В статье не делается попытка глубоко погрузиться в этические теории
упомянутые отдельные философы, поскольку эта энциклопедия уже
содержит отдельные записи о них; он будет сосредоточен на том, что они говорят
о соотношении морали и религии.
Термин «мораль», используемый в этой статье, не будет
отличается от «этики». Философы нарисовали
различные контрасты между ними в разное время (Кант, например,
и Гегель, а в последнее время Р. Заяц и Бернард Уильямс).Но
этимологически термин «моральный» происходит от
Латинское mos , что означает обычай или привычка, и это
перевод греческого ethos , что означает примерно то же самое
вещь, и это происхождение термина «этика». В
современное нетехническое использование, эти два термина более или менее
взаимозаменяемы, хотя «этика» имеет немного больше вкуса
теории и был связан с предписанной практикой
различные профессии (например, медицинская этика и т. д.). В любом случае это
вступление предполагает, что мораль — это набор обычаев и привычек, которые
формировать наши представления о том, как нам следует жить или о том, что является хорошим
человеческая жизнь.Термин «религия» вызывает много споров. Еще раз,
мы можем узнать из этимологии. Происхождение слова вероятно
латинский
Religare , чтобы связать обратно. Не все использования этого термина требуют
ссылка на божество или божества. Но эта запись будет использовать
термин, так что есть такая ссылка, а религия — это система
убеждение и практика, которые принимают «обязательное» отношение к
такое существо или существа. Однако это не дает нам ни единого
сущность религии, поскольку представления о божественности столь разнообразны,
и человеческие отношения с божественным понимаются так по-разному, что нет
такая сущность очевидна даже в западной мысли.Древний
У греков, например, было много промежуточных категорий между полными
боги или богини и люди. Были духи (по-гречески
даймоны ) и духовные существа, подобные таинственному Сократу.
голос ( даймонион ) ( Извинение , 31d1–4, 40a2 – c3). Там
были героями, которые были отпрыском одного божественного и одного человеческого
родитель. Были люди, которых обожествляли, как короли
Спарта. Это как раз в культуре древней Греции. Если мы
включены восточные религии в предмет обсуждения, надежда
для поиска единой сущности религии отступит
в дальнейшем.Вероятно, лучше всего понимать «религию» как термин для обозначения
группа объединений убеждений / практик с семейным сходством с каждым
другие, но нет набора необходимых и достаточных условий, связывающих их
вместе (см. Витгенштейн, Philosophical Investigations ,
65–7).
Мы можем начать с греков, а это значит начать с Гомера,
тексты, передаваемые сначала устно, а затем записываемые в
седьмой век до нашей эры. Итак, какова связь между моралью и
религия похожа на гомера? Первое, что нужно сказать, это то, что боги
и богини гомеровских поэм удивительно вели себя как благородные
люди описаны в одних и тех же стихах, хотя люди смертны
и бессмертные боги и богини.Обе группы мотивированы
стремятся к чести и славе, и поэтому ревнивы, когда они
получают меньше, чем они думают, что должны, в то время как другие получают больше,
и непрестанно работайте, чтобы исправить это. Однако эти две группы не
симметричный, потому что у благородных людей есть такие же клиенты
отношение к божествам, как подчиненные люди относятся к ним. Есть
сложный паттерн, который мы могли бы назвать «петлей чести» (см.
Микалсон,
Почитай богов твоих ). У божеств есть свои функции (в
Греческое слово то же самое, что и «почести»), например, Посейдона.
контроль над морем, и люди ищут их благосклонности с «честью», которая
мы можем здесь перевести как «поклонение».Это включает, например,
посвященные им святилища, посвящения, гимны, танцы, возлияния,
ритуалы, молитвы, праздники и жертвоприношения. Во всем этом боги
получают удовольствие, а взамен воздают «честь» смертным в форме
помощи или помощи, особенно в их собственных областях
экспертиза. Здесь есть четкая аналогия с чисто человеческим
клиентские отношения, подтвержденные гомеровским нарративом, поскольку
Стихи, вероятно, изначально пели при дворах князей
которые утверждали, что произошли от героев, чьи подвиги составляют
сказка.Однако боги и богини не полностью
свобода. Они тоже несут ответственность перед судьбой или справедливостью, как в сцене
в Илиаде , где Зевс хочет спасти Гектора, но не может
потому что «его судьба давно предопределена» ( Илиада , 22:
179).
Иногда говорят, что досократические философы приходят
из Гомера путем отказа от религии в пользу науки. Там
есть доля истины в этом, потому что, когда Фалес (который процветал вокруг
580) говорится: «Вода — источник (или принцип) всех
вещи », это отличается от утверждения, например, что Тетис
мать всех рек, потому что она удаляет характер
повествование или рассказ (Аристотель Метафизика , 983b20–8).когда
Анаксимен (около 545 г.) говорит о воздухе как об основном элементе, отличающемся
в отношении тонкости и толщины, или Гераклит все объясняет
изменение как образец в поворотах огня, воспламенения в мерах и
выходя мерками, рассказов с сюжетными линиями не рассказывают
с квази-человеческими намерениями и разочарованиями (DK 13, A 5, DK 22,
В 30). Но неправильно говорить, что они оставили религию
за. Гераклит загадочно формулирует это, говоря, что один и тот же
только мудрость позволяет и не соглашается называться Зевсом (ДК 22, B
14).Он утверждает божественность этой мудрости, но отрицает
антропоморфный характер многих греческих религий. «Богу все
красивы, хороши и справедливы, но люди полагают, что некоторые вещи
справедливые и другие неправедные »(ДК 22, В 102). Он связывает эту божественную мудрость с
законы города, «ибо все человеческие законы питаются одним
божественный закон »(DK 22, B 114), хотя он не уверен, что
«Многие» способны творить закон. Софисты, которым Сократ
ответил, отверг эту связь между человеческим законом и божественным законом, и это
отчасти из-за их опыта в риторике, благодаря которому они
научили своих студентов, как манипулировать рассуждениями популярных
собрания, и поэтому изменяют законы в свою пользу.Большинство
знаменитый случай — Протагор (ок. 490–4921), который заявил в первом
предложение его книги Истина , что «Человек — мера
обо всем, о том, что это такое, и о том, что не так, что это
не & rsq
.
