Краткая характеристика заболевания

Преэклампсия – это патологическое состояние при беременности, которое проявляется появлением отеков, повышенным кровяным давлением и протеинурией(белок в моче). Обычно это заболевание развивается во втором и третьем триместре, но иногда бывает и раньше. Согласно статистике, частота заболевания за последнее время выросла с 7 до 20%.
Преэклампсия является заболеванием, которое свидетельствует о серьезных нарушениях в организме матери, поэтому беременная нуждается в обязательном обследовании и проведении необходимой терапии. Симптомы заболевания нарушают нормальное функционирование плаценты, вследствие чего плод не получает достаточного количества питательных веществ и кислорода, что влечет за собой развитие гипоксии и гипотрофии.
Симптомы преэклампсии 
К основным симптомам относятся повышение кровяного давления, белок в моче, отеки, прибавление веса, обусловленное задержкой жидкости, головные боли, боль в животе, снижение необходимого количества мочи, головокружение, нарушение зрения, рвота и тошнота, изменение рефлексов.
Симптоматика преэклампсии зависит от ее степени. Самая тяжелая форма заболевания, которая называется эклампсия, кроме вышеперечисленных симптомов, характеризуется наличием судорог. Эклампсия требует незамедлительного вмешательства медицинских работников и оказание своевременной помощи, так как может привести к опасным для здоровья и жизни осложнениям.
Степени преэклампсии
Различают три степени преэклампсии.
1. Легкая степень (легкая преэклампсия) — характеризуется повышением давления не выше 150/90мм рт. ст., протеинурией до 1 г/л. Наблюдаются отеки нижних конечностей. Количество тромбоцитов в анализе крови не меньше 180х109/ л, креатинин – до 100 мкмоль.
Легкая преэклампсия может протекать бессимптомно, не давая возможности будущей маме заподозрить начало развития болезни. Поэтому не стоит умалять важность обследования и сдачи анализов на протяжении всей беременности. Это поможет врачу распознать признаки преэклампсии на начальной стадии и вовремя принять правильные меры по их устранению.
2. Средняя степень преэклампсии – наблюдается повышение АД до 170/110 мм рт. ст., белок в моче более 5г/л, количество тромбоцитов колеблется в пределах от 150 до 180х109/л, креатинин от 100 до 300 мкмоль/л.
3. Тяжелая преэклампсия — характеризуется повышением давления выше 170/110 мм рт. ст., белок в моче превышает отметку 5г/л, креатинин за 300 мкмоль/л. Появляется головная боль в затылке и области лба, нарушение зрения, которое проявляется мельканием мушек, боль в правом боку вследствие отека печени. Тяжелая преэклампсия может перейти в эклампсию – одну из самых опасных форм гестоза, которая характеризуется наличием судорог. Тяжелая преэклампсия и эклампсия являются заболеваниями, которые могут представлять угрозу для здоровья и жизни матери и ребенка.
Причины преэклампсии
Точная причина возникновения преэклампсии и эклампсии до конца не известна. Существуют некоторые предположения, к которым относятся: плохое питание матери, присутствие в организме высокого уровня жира, а также неудовлетворительный кровоток в матке. Есть определенные факторы риска развития данного заболевания.
Факторы риска развития преэклампсии
Чаще всего это заболевание развивается при первой беременности у молодых женщин, а также у беременных, которым больше сорока лет. Фактором риска может выступать артериальная гипертензия, которая наблюдалась у женщины еще до беременности, преэклампсия во время предыдущих беременностей, лишний вес, преэклампсия у матери или сестры. В группу риска входят женщины, у которых наблюдается многоплодная беременность, заболевания почек, ревматоидный артрит, сахарный диабет. P.S: у меня была предэклампсия тяжелой степени. Началось все с обыкновенной тошноты. Я не знаю как врачи проводили анализ моих анализов? Пусть это все будет на их совести. Сейчас я снова беременна. Вот нашла статью про свою болезнь и выложила вам. Девочки, внимательно следите за результатом анализов! Врачи получается иногда наши анализы вооюще не проверяют, а может и почти всегда. От «фонаря» белок и все остальное пишут. Как можно было не увидеть по анализам все мои стадии предэклампсии? Закончилось все очень плачевно… Не знаю, может лишний раз в платную анализы сдать? Написано, что если эта болезнь была, она может снова возобновиться и я очень боюсь. Опять скоро идти становиться на учет. Опять анализы. Снова доверять врачам… 
эту функцию восстановить. А порой возникают патологические процессы, когда эти компенсаторные механизмы не приводят к улучшению состояния, а, наоборот, замыкаются в цепь. Таким образом это приводит лишь к ухудшению общего состояния организма.
Гестоз развивается по такому же принципу. И если этот порочный круг не прервать (в частности, с помощью медикаментозной терапии), развивается тяжёлая преэклампсия. Она может перейти в эклампсию. В редких случаях это может закончиться летальным исходом. Более того, лекарственные средства не излечивают от гестоза. Они лишь останавливают его развитие. А в некоторых случаях, когда медикаментозная терапия не помогает, необходимо экстренное родоразрешение, чтобы спасти жизнь беременной и её малыша. Причём даже после родов какое-то время симптомы могут сохраняться. В таком случае не обойтись без экстренной медицинской помощи.
Именно поэтому важно своевременно выявить симптомы, указывающие на развитие данной патологии. Ведь существует ещё одна проблема – состояние может ухудшиться быстро и внезапно.
Что делать, если вы заметили у себя признаки гестоза?
Если вы видите, что лицо, руки и ноги сильно отекли, а вес стремительно растёт (прибавка в весе составляет 2 кг и более за неделю), сразу сообщите об этом своему гинекологу. Внешние отёки проверить можно, нажав пальцем на кожу голени над костью. Если ямочка остаётся какое-то время, это говорит в пользу отёка. Наличие внутренних отёков проверяют специальными пробами. При наличии отёков назначается корректирующая диета, о которой мы напишем ниже.
Отёки в третьем триместре могут появляться и при нормальном течении беременности. Главное, внимательно наблюдать за своим состоянием и выполнять все назначения врача.
Желательно дома иметь тонометр, чтобы была возможность регулярно измерять давление. Артериальная гипертензия – тоже тревожный симптом. Особенно если повышенное давление не снижается самостоятельно и сочетается с отёками. В таком случае нужно как можно скорее посетить женскую консультацию.
Классификация гестоза
Преэклампсия и эклампсия беременных – одна из самых обсуждаемых проблем среди гинекологов, поскольку она является самой частой причиной материнской смертности. Вы уже поняли, чем опасен гестоз. Ещё одна его сложность заключается в том, что у каждой беременной этот симптомокомплекс протекает по-своему. А это значит, что в каждом отдельном случае лечение отличается. Для того, чтобы определить тактику ведения осложнённой беременности, направления терапии, а также срок и способ родоразрешения, необходимо правильно поставить диагноз. Для этого существует классификация этого патологического состояния.
Поскольку в течении гестоза задействовано много механизмов, разные гинекологи, опираясь на какой-то ведущий, по их мнению, признак, и составляли классификации. Поэтому в настоящее время существует несколько классификаций, которые также показывают и стадии гестоза.
Российская классификация делит гестоз на чистый и сочетанный. Американская – классифицирует состояние, взяв за основу артериальную гипертензию. Эти классификации по-разному смотрят на гестоз в целом, что объясняет проблематику данного осложнения беременности. Также есть классификация преэклампсии: легкой степени тяжести, умеренная преэклампсия, тяжелая преэклампсия.
По российской классификации можно увидеть, как нарастают симптомы гестоза:
Преэклампсия беременных: что это такое?

Преэклампсия – это тяжелый токсикоз беременности, который появляется на втором или третьем триместре вынашивания плода и сопровождается отеками, протеинурией, артериальной гипертензией, нарушениями в функционировании нервной системы и других органов. Эта патология чаще наблюдается у женщин, которые впервые забеременели и уже имеют в анамнезе патологии сердца или сосудов. По данным статистики она наблюдается у 5% всех беременных и у одной из 200 женщин осложняется такой еще более тяжелой формой гестоза, как эклампсия.
Преэклампсия может угрожать жизни будущей матери и ребенка и в нашей статье мы ознакомим вас с ее возможными причинами, характерными симптомами и принципами лечения. Эта информация поможет вам вовремя заподозрить начало такой формы позднего токсикоза беременности и обратиться за своевременной врачебной помощью.
Причины
 Первыми симптомами позднего гестоза могут быть головная боль и повышение артериального давления.
Первыми симптомами позднего гестоза могут быть головная боль и повышение артериального давления.
Точная причина развития преэклампсии еще не выяснена учеными. Некоторые специалисты предполагают, что толчком ее развития является ожирение, нерациональное питание, переизбыток жира в организме или недостаточность кровотока в матке.
Факторами риска развития преэклампсии считают такие состояния:
- артериальная гипертензия до зачатия;
- первая беременность;
- беременность у подростков или у женщин старше 35-40 лет;
- ожирение;
- многоплодие;
- многоводие;
- водянка плода;
- пузырный занос;
- системная красная волчанка;
- сахарный диабет;
- ревматоидный артрит;
- гломерулонефрит;
- цистиноз;
- состояние преэклампсии при прошлых беременностях;
- эпизоды преэклампсии у матери или сестры беременной.
Многие врачи рассматривают появление преэклампсии как генетически обусловленную патологию, которая развивается вследствие нарушения адаптации организма женщины к изменениям, сопровождающим нормальную беременность. Этот гестоз сопровождается нарушением выработки гормонов (простациклин, ангиотензин, тромбоксан), которые стимулируют тонус сосудов. При аномальной чувствительности к ним наблюдается спазм сосудистой стенки. Также у женщин с преэклампсией нарушается состав крови. Она становится более вязкой и быстрее сворачивается.
Многоочаговый, или диффузный спазм сосудов при преэклампсии может приводить к существенной ишемии органов (головного мозга, печени или почек) и вызывать их необратимые изменения, приводящие к стойкой инвалидизации или смерти женщины.
Симптомы
 Быстрая прибавка в весе, особенно в сочетании с отеками и артериальной гипертензией, может быть признаком преэклампсии.
Быстрая прибавка в весе, особенно в сочетании с отеками и артериальной гипертензией, может быть признаком преэклампсии.
Основным симптомом преэклампсии считают повышение показателей давления выше 140/90 мм рт. ст., которое сопровождается головными болями, головокружением или ощущениями приливов крови к лицу. Этот симптом сочетается с такими признаками, как повышенный уровень белка в моче и появление отеков вначале на ногах, а затем на передней брюшной стенке, руках и лице. Если у беременной артериальное давление существенно превышает обычные показатели, но не превышает отметки 140/90, то такой симптом также указывает на наличие этой формы гестоза.
Другими признаками преэклампсии являются:
- быстрая прибавка веса;
- «мушки» перед глазами;
- головокружение;
- головные боли, не устраняющиеся обычными обезболивающими;
- повторяющиеся эпизоды тошноты и рвоты;
- уменьшение объема мочи;
- боль в верхней области живота;
- снижение остроты зрения;
- нарушения со стороны нервной системы: апатия или раздражительность, вялость, ухудшение памяти, сонливость или бессонница;
- потемневший цвет мочи;
- желтушность кожных покровов.
При поздно начатом лечении преэклампсии наблюдаются изменения в лабораторных показателях крови:
- гемолиз;
- снижение уровня тромбоцитов;
- повышение уровня ферментов печени.
Вышеописанные изменения называются HELLP-синдромом и их появление становится показанием к прерыванию беременности при помощи кесарева сечения.
Основная опасность преэклампсии для плода заключается в нарушении его нормального кровоснабжения через сосуды плаценты. Это может приводить к задержке его развития. А преждевременная отслойки плаценты может стать причиной преждевременных родов, которые нередко осложняются родовыми травмами, нарушениями зрения и слуха, эпилепсией, церебральным параличом или гибелью плода.
Степени тяжести
Вероятность риска для здоровья и жизни будущей матери и плода зависит от характеристик основных признаков преэклампсии.
Легкая степень:
- артериальное давление – 140-150/90-100 мм рт. ст.;
- белок в моче – до 1 г/л;
- отеки ног.
Умеренная степень:
- артериальное давление – 150-170/110 мм рт. ст.;
- белок в моче – 5 г/л;
- креатинин в крови – 100-300 мкмоль/л;
- отеки на передней брюшной стенке и руках.
Тяжелая степень:
- артериальное давление – 170/110 мм рт. ст.;
- белок в моче – более 5 г/л;
- креатинин в крови – более 300 мкмоль/л;
- отеки слизистой носа и лица;
- изменения со стороны зрения и боли в животе.
Осложнения
Преэклампсия при несвоевременно начатом лечении и тяжелых сопутствующих патологиях может осложняться рядом тяжелых состояний и заболеваний:
- эклампсия;
- гипертонический криз;
- преждевременная отслойка плаценты;
- острая почечная недостаточность;
- острая печеночная недостаточность;
- отек головного мозга;
- отек легких;
- некроз печени;
- задержка развития плода;
- летальный исход у женщины или плода.
Диагностика
 Регулярное обследование беременной, включая анализ мочи, помогает выявить проблему на ранней стадии.
Регулярное обследование беременной, включая анализ мочи, помогает выявить проблему на ранней стадии.
Для своевременного выявления преэклампсии беременная должна регулярно проходить обследования у врача-акушера, которые включают в себя:
- сбор анамнеза жизни и акушерско-гинекологического анамнеза;
- сбор и анализ жалоб;
- регулярный контроль артериального давления;
- определение уровня белка в моче;
- регулярное наблюдение динамики прибавок веса;
- общий анализ крови;
- коагулограмму;
- биохимию крови;
- анализ крови на креатинин;
- УЗИ внутренних органов;
- УЗИ плода;
- назначение консультации офтальмолога для изучения глазного дна.
При необходимости женщине могут назначаться консультации других профильных специалистов для лечения сопутствующих заболеваний: кардиолога, эндокринолога, ревматолога, терапевта и др.
Лечение
Тактика лечения преэклампсии определяется после детального обследования беременной и плода и зависит от степени тяжести гестоза. Обычно больным рекомендуется наблюдение в стационаре, но при легкой степени может рекомендоваться амбулаторное наблюдение, при котором беременную каждые 2 дня должен осматривать врач.
Основные принципы лечения преэклампсии:
- Постельный режим.
- Соблюдение диеты с резким ограничением соли, жидкости и продуктов с высоким уровнем жиров. В ежедневный рацион должно входить достаточное количество продуктов, богатых белком, калия, магния, кальция и витаминов.
- Гипотензивные средства.
- Оксигенотерапия.
- Сосудорасширяющие средства.
- Противосудорожная терапия.
- Психотропные средства.
Схема медикаментозной терапии составляется индивидуально для каждой пациентки и зависит от степени тяжести преэклампсии.
При неэффективности лечения и быстром ухудшении состояния здоровья, женщине проводят прерывание беременности путем стимуляции родов или кесарева сечения. Принятие решения о ведении родов зависит от многих диагностических показателей. При необходимости, для снижения риска развития кровоизлияния в мозг и судорог, перед родоразрешением больной снижают артериальное давление до 105 мм рт. ст.
После родов женщина обеспечивается наблюдением для предупреждения развития эклампсии, которая может появляться в первые 2-4 дня после рождения ребенка. Для коррекции артериального давления обычно назначается легкое седативное средство.
Длительность пребывания в условиях стационара после родоразрешения определяется индивидуально. Она может составлять несколько дней или недель. После выписки женщина должна посещать врача каждые 2 недели, т. к. при преэклампсии на протяжении 6-8 недель артериальное давление может оставаться повышенным. Для его коррекции рекомендуется медикаментозная терапия.
Преэклампсия является тяжелым осложнением беременности и нуждается в постоянном наблюдении и лечении. Появление одного из ее симптомов является поводом для обращения к врачу, а повышение артериального давления или появление тошноты и рвоты во втором-третьем триместре беременности считается показанием для вызова «Скорой помощи».
Видео на тему «Гестоз при беременности. Преэклампсия»:
Одной из главных причин материнской и детской смертности является преэклампсия беременных. Это тяжелое осложнение у беременных, возникающее у женщин на фоне значительного повышения артериального давления. Нарушение кровообращения при этом губительно влияет на мозг матери и состояние плода.

Причины и течение
Эклампсия и преэклампсия не имеют точно определенных причин развития. Одной из теорий возникновения токсикоза при беременности является адаптогенная. Согласно ей, организму женщины не удается перенастроиться и принять изменения, связанные с развитием в ней еще одной жизни. Вызвать развитие токсикоза может и поверхностное внедрение плаценты. При недостаточной оксигенации и возникает гипоксия, на что реагирует иммунная система женщины, пытаясь отторгнуть «неправильные» ткани развивающегося зародыша. Какой бы причиной не объяснялось развитие патологического состояния, его протекание всегда несет опасность для матери и ребенка. На основании клинических исследований и наблюдений определены факторы риска. Среди них такие, как:
- возраст женщины меньше 15 и больше 35 лет;
- имеющиеся в анамнезе аборты;
- эндокринные заболевания;
- проблемы с лишним весом;
- хронические инфекционные и воспалительные заболевания.
 Выброс гормонов, сопровождающий начало беременности, провоцирует изменения в системе сосудов.
Выброс гормонов, сопровождающий начало беременности, провоцирует изменения в системе сосудов.
Всплеск на гормональном уровне при наступлении беременности провоцирует обострение существующих заболеваний, изменения в сосудистой системе. Преобразование сосудистых оболочек приводит к снижению их функциональности, возникновению очагов поражения в почках, мозге и печени, точечным кровоизлияниям. Развивается стойкая гипертензия и полиорганный дефицит.
Риск развития преэклампсии увеличивается в несколько раз при наследственной предрасположенности, ведении нездорового образа жизни и многоплодной беременности.
Вернуться к оглавлению
Степени преэклампсии
Классификация тяжести состояния проводится на основании выраженности основной тройки симптомов: высокого артериального давления, отеков и протеинурии. В практике акушерами-гинекологами используется две шкалы, определяющие сложность заболевания: Виттлингера и Савельевой. По первой из них определяют такие признаки преэклампсии: уровень отклонения в АД, массе, диурезе, оценивают наличие белка, отеков и общих жалоб со стороны беременной. Вторая шкала дополнительно определяет срок появления гестоза, уровень задержки развития плода и присутствие фоновых заболеваний. Оценка выраженности показателей проводится в баллах, на основании суммы которых и делается вывод о степени тяжести преэклампсии. В таблице представлена подробно эта информация:
| Шкала | Степени | ||
| 1 | 2 | 3 | |
| Виттлингера | 2—10 | 11—20 | Свыше 21 |
| Савельевой | Менее 7 | 8—10 | 12 и более |
Вернуться к оглавлению
Симптомы разных степеней токсикоза
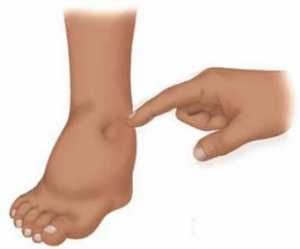 Отечность в нижней части ног характерна для легкой формы патологии.
Отечность в нижней части ног характерна для легкой формы патологии.
Преэклампсия характеризуется триадой классических симптомов, от выраженности которых зависит тяжесть состояния. Так, при легкой степени АД поднимается до 150/90, белок мочи составляет менее 1 г/л, а отечность минимальна и локализована в области лодыжек. Умеренная преэклампсия диагностируется при поднятии артериального давления до 170/100, распространении отеков на переднюю стенку живота и протеинурии до 3 грамм/литр. При тяжелой форме, когда наступает судорожная готовность организма, АД превышает порог 180/110, выражены генерализованные отеки всего тела и лица. Среди остальных симптомов преэклампсии можно выделить:
- усиленное сердцебиение;
- низкий диурез до 400 мл в сутки;
- гипоксия плода;
- головные боли и головокружение;
- шум в ушах;
- нарушение зрения;
- тошнота и рвота;
- желтушность кожи и склер.
Вернуться к оглавлению
Диагностика
 Чтобы как можно раньше выявить у беременной гестоз, проводят скрининг.
Чтобы как можно раньше выявить у беременной гестоз, проводят скрининг.
Регулярное измерение артериального давления, сдача анализа мочи, определение отеков и прибавки в весе позволяет вовремя среагировать на начинающуюся преэклампсию. При появлении подозрений на развитие патологии, необходима госпитализация пациентки в стационар и круглосуточное ее наблюдение. Рекомендован мониторинг давления каждые 2 часа, уровня суточного диуреза, скорости нарастания отеков. Для дифференциальной диагностике заболевания показано МРТ, КТ, УЗИ матки, развернутый и биохимический анализ крови. Для раннего выявления риска развития патологии проводят скрининг, определяющий плацентарный фактор роста. На основании его данных можно предпринять попытки профилактики прогрессирования патологии.
Ранняя диагностика гестоза начинается с бдительности женщины и ее регулярного посещения женского доктора.
Вернуться к оглавлению
В чем состоит лечение?
Лечить токсикоз медикаментозно — не эффективно. Единственный выход при тяжелой преэклампсии — это родоразрешение. Чем раньше проявилась патология, тем сложнее ее протекание и лечение. Прогрессирующий гестоз ранней беременности требует ее прерывания. При средней степени поздно возникшей преэклампсии пытаются сохранить беременность хотя бы до 37-й недели. Для этого принимают меры, направленные на снижение периферического сопротивления сосудов, уменьшение отеков, восстановление уровня АД и функциональности почек. Лекарственные препараты для терапии этого состояния не эффективны. Купировать симптомы и понижать давление можно введением магния сульфата, противосудорожных и успокаивающих средств. Желательно соблюдение постельного режима.
Вернуться к оглавлению
Осложнения гестоза
 У будущей матери тяжелая патология может дать осложнения на головной мозг в виде отека.
У будущей матери тяжелая патология может дать осложнения на головной мозг в виде отека.
Тяжелая форма преэклампсии опасна для мамы и ее ребенка. Нарушение кровоснабжения плаценты приводит к гипоксии, задержке развития и внутриутробной гибели плода. Что касается матери, то можно отметить такие частые последствия:
- повышение внутричерепного давления;
- отек мозга и легких;
- дыхательная и сердечная недостаточность;
- нарушение зрения и слепота;
- мозговое кровоизлияние;
- отслоение плаценты;
- приступ эклампсии.
Преэклампсия тяжелой степени может закончиться судорожным припадком, спровоцировать который способен самый незначительный раздражитель. Его итогом может стать кома и гибель женщины. Еще одним последствием преэклампсии является HELP-синдром, сопровождающийся гемолизом, повышенной активностью печеночных ферментов и тромбопенией. Его диагностика до родов требует досрочного родоразрешения, а после родов — переливания крови.
Вернуться к оглавлению
Роды при преэклампсии
Если удалось довести женщину до 38—40 недели и у нее отсутствуют признаки отслоения плаценты, то показано физиологическое родоразрешение с применением эпидуральной анестезии. Тяжелая преэклампсия при родах может спровоцировать судорожный припадок, поэтому родоразрешение проводят с помощью кесарева сечения. При судорожной готовности организма, время на подготовку к операции ограничено и не должно превышать 2 часов. Для предотвращения инсульта у роженицы во время родов и 24 часов после них ей внутривенно вводят магнезии сульфат.
Вернуться к оглавлению
В чем особенности послеродового периода при преэклампсии?
Продолжительное расстройство мозговой гемодинамики у женщины при токсикозе не проходит бесследно после родов.
 Эклампсия после родоразрешения вдвойне опасна, поскольку женщина часто не обращает внимания на симптомы.
Эклампсия после родоразрешения вдвойне опасна, поскольку женщина часто не обращает внимания на симптомы.
Даже если во время беременности токсикоз имел легкую или среднюю степень протекания, он может обостриться у рожениц в периоде после родов. Послеродовая эклампсия опасна, потому как женщина не обращает внимания на нарушенное зрение, не пропадают отеки и головные боли, надеясь, что все это скоро пройдет. А меж тем, процесс прогрессирует и может привести к смерти матери. Если же проявления гестоза с родоразрешением пропали, сосудистые изменения сохраняются и дадут о себе знать, например, в климактерическом периоде.
Вернуться к оглавлению
Как можно предупредить развитие преэклампсии?
Поскольку точные причины развития патологии до сих пор не выяснены, точно определенных методов профилактики тоже нет. Снизить риск ее возникновения можно, планируя беременность и готовясь к ней. Своевременное лечение инфекционных, воспалительных, урогенитальных и других заболеваний, устранение гормональных и эндокринных дисфункций положительно повлияет на протекание будущей беременности.
Что касается медикаментозной профилактики преэклампсии, то предлагалось несколько ее методов, например, использование гепарина или препаратов кальция, но исследования показали, что ни один из них не дает желаемого результата. Единственно возможным и оправданным является прием ацетилсалициловой кислоты в малых дозах на протяжении всей беременности.
ВАЖНО ЗНАТЬ! Табаков О.: ‘Я могу порекомендовать лишь одно средство для быстрой нормализации давления’ читать далее…
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с давлением пока не на вашей стороне…
Последствия высокого давления известны всем: это необратимые поражения различных органов (сердца, мозга, почек, сосудов, глазного дна). На более поздних стадиях нарушается координация, появляется слабость в руках и ногах, ухудшается зрение, значительно снижаются память и интеллект, может быть спровоцирован инсульт.
Чтобы не доводить до осложнений и операций, Табаков Олег рекомендует проверенный способ… Читать полностью про способ >>

На поздних сроках гестации врачи отмечают резкое увеличение рисков такой патологии, как преэклампсия беременных. Данное состояние характеризуется рядом симптомов, многие из которых угрожают жизни и здоровью не только самой будущей мамы, но и ее малыша.
Преэклампсия беременных – что это такое?
Термин преэклампсия при беременности используется для описания различных состояний, сопровождающихся нарушением гемодинамики, развитием нефропатии. Такого рода расстройства приводят к появлению сильной головной боли, рвоты, к расстройствам зрения. Выраженной становится задержка жидкости, которая приводит к развитию характерных признаков преэклампсии – отекам, повышенному артериальному давлению, появлению белка в моче. Подобное состояние требует врачебного контроля и госпитализации.
Патогенез преэклампсии
Ученые длительное время изучали данное нарушение, пытаясь выяснить возможный механизм его развития. Однако медикам так и не удалось выделить конкретный механизм развития патологий. Большинство специалистов придерживаются теории, согласно которой поздний гестоз, преэклампсия являются следствием повреждения эндотелия кровеносных сосудов. В результате подобных изменений жидкость и белок, содержащиеся в кровяном русле, постепенно переходят в ткани. Это приводит к изменению в работе почек: они вынуждены выводить излишний белок с мочой.
Подобные изменения приводят к развитию характерной клинической картины преэклампсии: развитие отеков, уменьшение объема, сгущение циркулирующей крови. На данные изменения организм реагирует спазмом кровеносных сосудов. Это приводит к нарушению работы головного мозга, что проявляется развитием судорожных состояний. Одновременно повышается риск тромбообразования.

Классификация преэклампсии
В зависимости от времени возникновения патологии принято выделять следующие виды патологии:
- Преэклампсия беременных – возникает непосредственно во время вынашивания малыша. Наблюдается у 5–10 % беременных женщин и развивается после 20-й недели беременности.
- Преэклампсия рожениц (родовая) – появление симптомов нарушения возникает непосредственно в период родоразрешения. Патология может проявляться резким скачком артериального давления, нарушением работы почек, печени, нервной системы с развитием судорог.
- Преэклампсия родильницы, послеродовая преэклампсия – диагноз подобного рода выставляется, когда признаки нарушения появляются в первые часы после рождения ребенка. В большинстве случаев нарушение возникает в первые 48 часов. Преэклампсия после родов составляет 1-2% от всех случаев патологии.
Преэклампсия – причины
Точную причину развития патологии у беременных врачи не могут назвать. Большинство медиков придерживается мнения, что преэклампсия беременных является результатом неправильного питания беременной, нарушения маточного кровообращения и избыточной массы женщины.
Среди факторов, повышающих риск преэклампсии, врачи выделяют следующие:
- отсутствие родов в анамнезе;
- хроническая артериальная гипертензия;
- расстройства сосудистого кровообращения, связанные с сахарным диабетом или заболеванием почек;
- возраст беременной больше 40 лет или меньше 18;
- многоплодная беременность;
- антифосфолипидный синдром;
- генетическая предрасположенность;
- травмы кровеносных сосудов и плаценты.
Чем опасна преэклампсия?
Заболевание требует постоянного врачебного контроля из-за возможности резкого ухудшения состояния беременной. Тяжелая преэклампсия часто становится причиной развития эклампсии – состояния, при котором наблюдается потеря сознания и развитие судорожных припадков. Подобное явление чревато развитием комы у беременной и может привести к летальному исходу.
Преэклампсия, симптомы которой часто скрыты, представляет опасность и для будущего малыша. При данном нарушении резко снижается количество поступающих к плоду питательных веществ и кислорода. Такие дети часто рождаются с дефицитом массы, раньше срока. В дальнейшем у них наблюдаются проблемы с освоением таких навыков, как речь.
В тяжелых случаях преэклампсия приводит к HELLP- синдрому:
- гемолиз;
- тромбоцитопения;
- повышение печеночных ферментов.
Преэклампсия беременных – симптомы
Признаки преэклампсии на ранних этапах носят скрытый характер. Патология не имеет специфических внешних проявлений, которые позволяют женщине определить, что ее организм требует срочной помощи.
Среди первых факторов, указывающих на начало развития преэклампсии, врачи называют:
- выраженное, стойкое повышение артериального давления;
- появление клеток белка в моче;
- отечность рук и лица.
Данные симптомы являются непосредственными признаками преэклампсии беременных. Среди других возможных симптомов стоит выделить:
- Сильные головные боли, провоцирующие плохое самочувствие, появление тяжести в области затылка, «тумана» перед глазами.
- Быстрый набор веса в связи с задержкой жидкости в организме.
- Нарушение нормального функционирования печени, что сопровождается болями в правом подреберье, тошнотой, рвотой.
- Снижение уровня тромбоцитов, что определяется с помощью анализа крови.

Степени преэклампсии
В зависимости от выраженности клинической картины, характера патологических нарушений выделяют следующие степени преэклампсии:
- Легкая степень – сопровождается повышением артериального давления до 130–140/90 мм рт. Ст., белка в моче до 0,3 г. Пациентки жалуются на слабость, нарушение сна, отечность голеней.
- Средняя степень или умеренная преэклампсия – давление устанавливается на уровне 140–160/110–110 мм рт. ст. Концентрация белка в моче достигает 5 г в сутки. Наблюдаются отеки нижних конечностей, передней брюшной стенки, лица. Количество тромбоцитов в крови не превышает 140–150х109/л.
- Тяжелая преэклампсия беременных – отеки приобретают генерализованную форму, головные боли становятся невыносимыми, наблюдается ухудшение зрения. Артериальное давление выше 160/110, в белок в суточной моче превышает 5 г. Отмечается резкое снижение тромбоцитов – ниже 90х109/л.
Осложнения преэклампсии
Опасности данного состояния заключаются в том, что оно приводит к развитию различного рода осложнений. Так, преэклампсия тяжелой степени практически всегда переходит в эклампсию, которая требует срочного медицинского вмешательства.
Среди других возможных негативных последствий преэклампсии врачи выделяют:
- синдром задержки развития плода;
- преждевременная отслойка плаценты;
- антенатальная гибель плода;
- синдром ДВС (дессименированного внутрисосудистого свертывания крови), характеризующийся образованием тромбов.
Диагностика преэклампсии
Чтобы вовремя выявить патологию и предупредить ее прогрессирование, при обследовании беременной врачи обращают внимание на маркеры преэклампсии:
- артериальное давление;
- отечность;
- белок в моче.
Диагноз устанавливается на основании выявленной гипертензии (АД выше 140/90 мм рт. ст.), которая сочетается необъяснимой протеинурией: больше 300 мг в суточной моче после 20 недель беременности.
При отсутствии белка в моче преэклампсию диагностируют также, если у беременной отмечается устойчивая артериальная гипертензия и один из следующих симптомов:
- Тромбоцитопения.
- Почечная недостаточность (уровень креатинина сыворотки больше 1,1 мг/дл).
- Нарушение функции печени (уровень аминотрансфераз в 2 раза выше нормы).
- Отек легких.
- Нарушения зрения и функций головного мозга.
Лечение преэклампсии
Единственным способом исключения преэклампсии является родоразрешение, поэтому когда нарушение наблюдается после 34–36 недель, врачи могут осуществлять стимуляцию родов. Когда до рождения малыша еще далеко, проводят лечение, направленное на снижение частоты судорожных припадков, рефлективной деятельности.
Для быстрого исключения такого состояния, как преэклампсия, клинические рекомендации следующие:
- сульфат магния: 4 мг внутривенно, медленно, с последующей инфузией в расчете 1–3 г в час;
- Диазепам или Лоразепам – если магния сульфат не купирует судороги.
За женщиной устанавливается постоянное наблюдение. Обследование проводится амбулаторно не реже 1 раза в 2-3 дня. При этом врачи оценивают состояние не только беременной, но и самого плода: выслушивание сердцебиений будущего младенца с нестрессовым тестированием или определением биофизического профиля.
Профилактика преэклампсии
Чтобы предупредить осложнения и снизить риск развития преэклампсии, врачи выдают будущим мамам следующие рекомендации:
- Постоянный контроль за объемом потребляемой жидкости.
- Полное исключение или сильное ограничение в рационе соли.
- Отказ от чая, кофе, замена их травяными чаями, настоями.
- Исключение из рациона острой, жареной, жирной и пряной пищи.
- Регулярные прогулки на свежем воздухе.
Преэклампсия беременных часто возникает на фоне позднего токсикоза или гестоза во второй половине вынашивания. Патология, по мере развития, усугубляется, возникает высокий риск гибели плода, для женщины ситуация также угрожает летальным исходом.
Что означает преэклампсия для беременных?
Преэклампсия беременных – это опасное состояние, которое перерастает из гестоза и характеризуется стремительным ухудшением здоровья. Если поздний токсикоз обуславливается повышенным артериальным давлением и отечными реакциями, то преэклампсия при беременности значительно усугубляет патологический процесс.
Такая тяжелая форма гестоза представляет опасность для внутриутробного формирования. За счет увеличенного давления ухудшается кровоток, к плоду поступает меньшее количество кислорода и питательных веществ. Преэклампсия у беременных женщин сказывается на функционировании внутренних органов, оказывается негативное влияние на печень, почки и центральную нервную систему. Патология получает свое развитие чаще во втором триместре, реже формируется в последние три месяца.
Причины патологического состояния еще не до конца изучены, но к факторам риска относят раннюю, или наоборот, позднюю (после 40 лет) беременность, гипертензию до зачатия, излишний вес женщины, различные системные или хронические заболевания. Кроме того, многие специалисты сходятся во мнении, что преэклампсия это результат генетической предрасположенности, когда организм женщины не способен адаптироваться под развивающуюся беременность, соответственно нарушается продуцирование гормонов, вызывая негативные последствия.
Симптомы преэклампсии у беременных
Патология обуславливается наличием яркой симптоматики, которая развивается довольно быстро. Главный и основной симптом это резкое и стремительное повышение давления у женщины, с сопутствующими головными болями, головокружением и отеками мягких тканей. При этом врачи ставят диагноз по параметрам артериального давления. Если показатель до 140/90, то диагностируется гестоз, при превышении этой отметки устанавливается преэклампсия.
Косвенные симптомы патологического процесса следующие:
- резкое увеличение массы тела беременной;
-
регулярное чувство тошноты с рвотными позывами; -
снижение количества мочи по сравнению с выпитой жидкостью; -
болевой синдром в верхней части живота; -
ухудшение зрения.
Признаки преэклампсии всегда сопровождаются общим ухудшением самочувствия. Появляется постоянная усталость, сонливость или длительная бессонница, раздражительность, значительно ухудшается память. Настораживающим симптомом у беременной с преэклампсией является стойкая головная боль, которая не поддается уменьшению с помощью обычных обезболивающих препаратов.

После проведения лабораторных анализов специалисты фиксируют появление белка в моче, уменьшение уровня тромбоцитов в крови и повышение ферментов печени.
Этапы формирования по степени тяжести
В медицине принято различать преэклампсию по степени тяжести, чтобы понимать, какую стратегию выбрать для последующего лечения:
- Легкая степень определяется по наличию АД до 150/100 мм рт.ст., белка в урине до 1 г/л и появлению отечности нижних конечностей;
-
Умеренная преэклампсия характеризуется давлением не выше 170/110 мм рт.ст., появлением в моче белка около 5 г/л и креатинина до 300 мкмоль/г. К отекам ног добавляется отечная реакция на руках и в районе брюшной стенки. -
Тяжелая форма патологии обуславливается высоким артериальным давлением (выше показателя 170/110), значительным появлением белка и креатинина в моче, а также отеками лицевой части (нос, веки). Наблюдается ухудшение функционирования зрительного нерва, пациентка жалуется на участившиеся мигрени.
Преэклампсия средней степени может быстро перейти в тяжелую форму заболевания. В таком случае почки и печень не смогут справляться с переработкой поступающей жидкости, возникает угроза интоксикации и гипоксии. При отсутствии ранней диагностики и адекватного лечения патологический процесс может закончиться коматозным состоянием для женщины и летальным исходом для младенца.
Диагностика преэклампсии
Диагностические мероприятия преэклампсии, помимо общих анализов, включает в себя исследование плацентарного фактора роста и определение уровня концентрации специфических маркеров (fms-подобной тирозинкиназы-1). Такое тестирование возможно уже на первом триместре, с целью ранней диагностики патологии.
Вместе с тем, проводятся дополнительные обследования:
- сбор анамнеза и анализ жалоб пациентки;
-
динамическое наблюдение за весом; -
измерение давления; -
анализ мочи на наличие белка и других признаков патологии; -
суточный сбор мочи определяет работоспособность почек; -
анализ крови применяется с целью определения анемии и воспалительного процесса; -
коагулограмма используется для контроля уровня тромбоцитов и для исследования показателей свертываемости; -
УЗИ помогает оценить состояние плода и функционирование внутренних органов матери.
Может быть назначен осмотр узкопрофильных специалистов (офтальмолог, нефролог и другие), особенно это касается женщин с повторным вынашиванием после первой беременности с преэклампсией, когда риск возникновения патологии очевиден.
Также, во время диагностики следует различать признаки позднего гестоза от других похожих заболеваний. Так, преэклампсию отличает от нефропатии только наличие дополнительных признаков (головокружение, тошнота и т.п.).
Терапевтические мероприятия при преэклампсии
На сегодняшний день отсутствуют препараты для терапии преэклампсии, существует только поддерживающее лечение в зависимости от степени тяжести заболевания. Протокол патологии и рекомендации врачей указывают на то, чтобы не допустить состояние позднего токсикоза перейти в преэклампсию, для этого требуется постоянное динамическое наблюдение за беременной.
Если диагноз установлен, то женщину госпитализируют, назначается постельный режим, прописываются препараты для нормализации давления. На поздних сроках рекомендуется проводить стимулирование родовой деятельности, чтобы не допустить усугубления здоровья матери и ребенка.
Последствия патологического процесса очень опасны, так как преэклампсия может перейти в стадию эклампсии, что опасно началом судорог, гипертоническим кризом и нарушением функциональности почек. В тяжелых случаях патология приводит к преждевременным родам, родовым травмам, вплоть до гибели плода и матери.
Профилактика во время преэклампсии включает в себя общие меры по улучшению состояния здоровья матери. Назначаются курс магнезии, фолиевая кислота, поливитамины и лекарственные препараты для снижения свертываемости крови.
Преэклампсия беременных, симптомы и лечение
У женщины в положении иногда может возникать группа очень тревожных симптомов, таких, как чрезмерно увеличенное артериальное давление, присутствующий в анализе мочи белок. Очень часто они говорят о развитии преэклампсии — состояния, которое несет прямую угрозу матери и ребенку.
Как правило, признаки данного заболевания появляются ближе к концу беременности. Преэклампсия является второй стадией гестоза (позднего токсикоза) беременных.
За преэклампсией может последовать одно из тяжелейших состояний беременной, называемое эклампсией. В этом случае возможны судороги и потеря сознания. Судороги появляются неожиданно и поражают все тело. Угроза эклампсии в том, что она может обернуться комой, а также привести к летальному исходу как мать, так и вынашиваемый ею плод. Возможность возникновения эклампсии существует как на любом сроке беременности, так и в послеродовой период.
Причины преэклампсии
Симптомы преэклампсии и эклампсии известны еще с давних времен, однако причины, вызывающие данное заболевание, до конца не изучены и до сих пор. Считается, что развитию преэклампсии способствует некачественное либо недостаточное питание, ожирение женщины, понижение уровня кровотока матки.
Симптомы преэклампсии беременных
Основные симптомы данного состояния: появление отеков, большое количество белка в моче, высокое артериальное давление. Кроме того, при преэклампсии часто наблюдаются: избыточное увеличение веса, появление рвоты и тошноты, болевые ощущения в животе и под ложечкой, частые головокружения и головная боль, уменьшенный диурез, нарушенные рефлексы и зрение.
Однако не стоит бояться вышеперечисленных признаков. И отечность в период вынашивания плода совсем не значит, что у вас преэклампсия. Появление отеков при беременности может быть вызвано и менее серьезными патологиями. Но если отеки возникли вне прямой связи с нарушениями диеты (употреблением излишнего количества соленого, воды), не проходят после продолжительного отдыха, то необходимо как можно быстрее обратиться к врачу. Особенно если присутствуют другие вышеуказанные признаки и появляется высокое давление — это тревожный сигнал.
Кто подвержен преэклампсии?
Преэклампсия прежде всего может угрожать женщинам:
- забеременевшим в первый раз, особенно в довольно молодом (моложе шестнадцати лет) возрасте;
- забеременевшим в среднем (сорок лет и более) возрасте;
- имевшим высокое артериальное давление до беременности;
- имеющим лишний вес.
Также риску появления данного патологического состояния подвергаются болеющие сахарным диабетом, красной волчанкой, ревматоидным артритом, с болезнями почек, те, у кого преэклампсия диагностировалась при предыдущей беременности или диагностировалась у ближайших родственников (мама, сестра), а также при многоплодной беременности.
Угрожает ли преэклампсия плоду?
Угроза существует, так как при данном заболевании кровоток в плаценте нарушен, и это является причиной нарушения развития ребенка. Кроме этого, при преэклампсии роды зачастую начинаются преждевременно. Весьма высока вероятность рождения ребенка с различными заболеваниями, такими как эпилепсия, нарушенные слух и зрение, церебральный паралич.
Лечение преэклампсии
Какая-то специализированная терапия при преэклампсии отсутствует. При легких формах возможно амбулаторное лечение, однако при ухудшении состояния, риске перехода в эклампсию необходимо срочное помещение в стационар.
В больнице для того, чтобы избежать появления таких симптомов, как судороги или пониженное давление, как правило, назначают магнезию (сульфат магния). По установленным данным, магнезия значительно снижает возможность перехода преэклампсии в следующую стадию. Для снижения уровня артериального давления назначаются гидралазин либо его дженерики. При необходимости назначают успокоительные либо противосудорожные препараты.
Пристальное внимание уделяется количеству потребляемой жидкости и суточному диурезу. В это время женщина в положении должна как можно больше внимания уделять отдыху. При этом нужно лежать, повернувшись на левый бок, или же сидеть с выпрямленной спиной.
Тем, у кого преэклампсия выражена в легкой степени, рекомендуется ограничить активность, следует обеспечить уход на должном уровне.
В случае, когда существует угроза, что роды могут начаться раньше срока, специалисты сделают все необходимое для продления беременности и сохранения жизни и здоровья малыша. Роды могут вызываться искусственно в том случае, когда время родов близко к известному сроку. Когда же преэклампсия проявляется в крайне тяжелой форме, роды проводятся срочно, не учитывая сроки беременности, так как даже минимальная задержка может угрожать смертью роженицы и плода.
Статистика показывает, что на данный момент лишь один случай из примерно двух сотен оканчивается трагически.
Профилактика появления преэклампсии у женщин в положении
На данный момент не разработан гарантированный курс профилактических мер против возникновения преэклампсии. Однако, во избежание ее появления (для группы риска особенно), специалисты рекомендуют во время беременности как можно больше внимания обращать на свое здоровье, уделять больше времени отдыху, избегать перенапряжения, организовать себе правильное питание и своевременно проходить медосмотр.
Нужно серьезно и пунктуально относится к сдаче анализов, даже к таким простым, как кровь и моча. Для того чтобы выявить преэклампсию на начальном этапе, нужно постоянно контролировать количество протеинов в моче и следить за артериальным давлением. Эти меры позволяют предотвратить возможность неблагоприятного исхода.
преэклампсия — симптомы и причины
Обзор
Преэклампсия — осложнение беременности, характеризующееся высоким кровяным давлением и признаками повреждения другой системы органов, чаще всего печени и почек. Преэклампсия обычно начинается после 20 недель беременности у женщин с нормальным артериальным давлением.
Без лечения преэклампсия может привести к серьезным и даже смертельным осложнениям как для вас, так и для вашего ребенка. Если у вас преэклампсия, самое эффективное лечение — это роды вашего ребенка.Даже после родов ребенку может потребоваться некоторое время, чтобы выздороветь.
Если вам поставили диагноз преэклампсия на ранних сроках беременности, чтобы родить ребенка, вам и вашему врачу предстоит непростая задача. Вашему ребенку нужно больше времени, чтобы повзрослеть, но вы должны избегать подвергать себя или своего ребенка риску серьезных осложнений.
Редко, преэклампсия развивается после родов, состояние, известное как послеродовая преэклампсия.
Симптомы
Преэклампсия иногда развивается без каких-либо симптомов.Высокое кровяное давление может развиваться медленно или внезапно. Мониторинг вашего артериального давления является важной частью дородового ухода, потому что первым признаком преэклампсии обычно является повышение артериального давления. Артериальное давление, которое превышает 140/90 миллиметров ртутного столба (мм рт. Ст.) Или выше — зарегистрировано дважды, с интервалом не менее четырех часов — является ненормальным.
Другие признаки и симптомы преэклампсии могут включать в себя:
- Избыток белка в моче (протеинурия) или дополнительные признаки проблем с почками
- Сильные головные боли
- Изменения в зрении, включая временную потерю зрения, помутнение зрения или чувствительность к свету
- Боль в верхней части живота, обычно под ребрами с правой стороны
- Тошнота или рвота
- Снижение мочеиспускания
- Снижение уровня тромбоцитов в крови (тромбоцитопения)
- Нарушение функции печени
- Одышка, вызванная жидкостью в легких
При преэклампсии может возникнуть резкое увеличение веса и отек (отек), особенно на лице и руках.Но они также встречаются во многих нормальных беременностях, поэтому они не считаются надежными признаками преэклампсии.
Когда следует обратиться к врачу
Убедитесь, что вы посещаете ваши дородовые визиты, чтобы ваш лечащий врач мог контролировать ваше кровяное давление. Немедленно обратитесь к врачу или обратитесь в отделение неотложной помощи, если у вас сильные головные боли, помутнение зрения или другие нарушения зрения, сильные боли в животе или сильная одышка.
Поскольку головные боли, тошнота, боли и боли являются распространенными жалобами на беременность, трудно понять, когда новые симптомы просто являются частью беременности, и когда они могут указывать на серьезную проблему — особенно если это ваша первая беременность.Если вы беспокоитесь о своих симптомах, обратитесь к врачу.
Причины
Точная причина преэклампсии включает в себя несколько факторов. Эксперты считают, что это начинается в плаценте — орган, который питает плод на протяжении всей беременности. На ранних сроках беременности новые кровеносные сосуды развиваются и развиваются для эффективной отправки крови в плаценту.
У женщин с преэклампсией эти кровеносные сосуды не развиваются и не функционируют должным образом.Они уже, чем нормальные кровеносные сосуды, и по-разному реагируют на гормональные сигналы, что ограничивает количество крови, которая может проходить через них.
Причины этого ненормального развития могут включать в себя:
- Недостаточный кровоток в матку
- Повреждение кровеносных сосудов
- Проблема с иммунной системой
- Определенные гены
Другие нарушения высокого кровяного давления во время беременности
Преэклампсия классифицируется как одно из четырех нарушений высокого кровяного давления, которые могут возникнуть во время беременности.Три других:
- Гестационная гипертензия. Женщины с гестационной гипертонией имеют высокое кровяное давление, но в моче нет избытка белка или других признаков повреждения органов. У некоторых женщин с гестационной гипертензией со временем развивается преэклампсия.
- Хроническая гипертония. Хроническая гипертония — это высокое кровяное давление, которое имело место до беременности или до 20 недель беременности. Но из-за того, что высокое кровяное давление обычно не имеет симптомов, может быть трудно определить, когда оно началось.
- Хроническая гипертензия с наложенной преэклампсией. Это состояние возникает у женщин, у которых диагностировано хроническое высокое кровяное давление до беременности, но затем развивается ухудшение высокого кровяного давления и белка в моче или другие осложнения здоровья во время беременности.
Факторы риска
Преэклампсия развивается только как осложнение беременности. Факторы риска включают в себя:
- История преэклампсии. Персональная или семейная история преэклампсии значительно повышает риск развития преэклампсии.
- Хроническая гипертония. Если у вас уже есть хроническая гипертензия, у вас более высокий риск развития преэклампсии.
- Первая беременность. Риск развития преэклампсии является самым высоким во время вашей первой беременности.
- Новое отцовство. Каждая беременность с новым партнером увеличивает риск преэклампсии больше, чем вторая или третья беременность с тем же партнером.
- Возраст. Риск преэклампсии выше для очень молодых беременных женщин, а также беременных женщин старше 35 лет.
- Гонка. Чернокожие женщины имеют более высокий риск развития преэклампсии, чем женщины других рас.
- Ожирение. Риск преэклампсии выше, если вы страдаете ожирением.
- Многоплодная беременность. Преэклампсия чаще встречается у женщин, которые имеют близнецов, тройняшек или других кратных.
- Интервал между беременностями. Наличие детей с разницей менее двух лет или более 10 лет приводит к более высокому риску преэклампсии.
- История определенных условий. Наличие определенных условий перед беременностью — таких как хроническое высокое кровяное давление, мигрень, диабет 1 или 2 типа, заболевание почек, тенденция к развитию тромбов или волчанка — повышает риск возникновения преэклампсии.
- Оплодотворение в пробирке. Ваш риск преэклампсии увеличивается, если ваш ребенок был зачат с искусственным оплодотворением.
Осложнения
Чем тяжелее ваша преэклампсия и чем раньше она возникает во время беременности, тем выше риск для вас и вашего ребенка. Преэклампсия может потребовать искусственного труда и родов.
Доставка путем кесарева сечения (кесарево сечение) может потребоваться, если существуют клинические или акушерские условия, требующие быстрой доставки.В противном случае ваш врач может порекомендовать запланированные вагинальные роды. Ваш врач-акушер обсудит с вами, какой тип доставки подходит для вашего состояния.
Осложнения преэклампсии может включать в себя:
- Ограничение роста плода. Преэклампсия поражает артерии, несущие кровь к плаценте. Если плацента не получает достаточно крови, ваш ребенок может получить недостаточное количество крови и кислорода и меньше питательных веществ. Это может привести к медленному росту, известному как ограничение роста плода, низкий вес при рождении или преждевременные роды.
- Преждевременные роды. Если у вас преэклампсия с тяжелыми признаками, возможно, вам придется родить раньше, чтобы спасти жизнь вам и вашему ребенку. Недоношенность может привести к дыханию и другим проблемам для вашего малыша. Ваш лечащий врач поможет вам понять, когда для вас самое подходящее время.
- Отслойка плаценты. Preeclampsia увеличивает риск отслойки плаценты, состояние, при котором плацента отделяется от внутренней стенки вашей матки до родов.Тяжелая отслойка может вызвать сильное кровотечение, которое может быть опасным для жизни как для вас, так и для вашего ребенка.
синдром АД. HELLP — что означает гемолиз (разрушение эритроцитов), повышенный уровень ферментов печени и низкий уровень тромбоцитов — синдром является более тяжелой формой преэклампсии и может быстро стать опасным для жизни как для вас, так и для вашего ребенка.
Симптомы синдрома HELLP включают тошноту и рвоту, головную боль и боль в верхней части живота. HELLP Синдром особенно опасен, поскольку представляет собой повреждение нескольких систем органов. Иногда он может развиться внезапно, даже до того, как будет обнаружено высокое кровяное давление, или он может развиться без каких-либо симптомов вообще.
Эклампсия. Когда преэклампсия не контролируется, может развиться эклампсия, которая по существу является преэклампсией плюс судороги. Очень трудно предсказать, у каких пациентов будет преэклампсия, достаточно серьезная, чтобы привести к эклампсии.
Часто нет симптомов или предупреждающих знаков для прогнозирования эклампсии. Поскольку эклампсия может иметь серьезные последствия как для мамы, так и для ребенка, роды становятся необходимыми, независимо от того, как далеко продлится беременность.
- Другие повреждения органов. Преэклампсия может привести к повреждению почек, печени, легких, сердца или глаз и может вызвать инсульт или другую травму головного мозга. Количество травм других органов зависит от степени тяжести преэклампсии.
- Сердечно-сосудистые заболевания. Наличие преэклампсии может увеличить риск развития в будущем сердечно-сосудистых (сердечно-сосудистых) заболеваний. Риск еще больше, если у вас была преэклампсия более одного раза или у вас преждевременные роды. Чтобы минимизировать этот риск, после родов старайтесь поддерживать свой идеальный вес, ешьте разнообразные фрукты и овощи, регулярно занимайтесь спортом и не курите.
Профилактика
Исследователи продолжают изучать способы предотвращения преэклампсии, но до сих пор не разработано четких стратегий.Потребление меньшего количества соли, изменение вашей деятельности, ограничение калорий или потребление чеснока или рыбьего жира не уменьшают ваш риск. Увеличение потребления витаминов С и Е не принесло пользы.
В некоторых исследованиях сообщалось о связи между дефицитом витамина D и повышенным риском преэклампсии. Но в то время как некоторые исследования показали связь между приемом витамина D и снижением риска преэклампсии, другие не смогли установить связь.
В некоторых случаях, однако, вы можете уменьшить риск преэклампсии с:
- Низкие дозы аспирина. Если вы встречаете определенные факторы риска — в том числе в анамнезе преэклампсию, многоплодную беременность, хроническое высокое кровяное давление, заболевание почек, диабет или аутоиммунное заболевание — ваш врач может порекомендовать ежедневную низкую дозу аспирина (81 миллиграмм), начиная с 12 недель беременность.
- Кальциевые добавки. В некоторых популяциях женщины, которые испытывают дефицит кальция до беременности — и которые не получают достаточного количества кальция во время беременности из-за своего рациона, — могут получать добавки кальция для предотвращения преэклампсии.Тем не менее, маловероятно, что женщины из Соединенных Штатов или других развитых стран будут испытывать дефицит кальция в той степени, в которой добавки кальция будут им полезны.
Важно, чтобы вы не принимали никаких лекарств, витаминов или добавок, не посоветовавшись с врачом.
Перед тем как забеременеть, особенно если у вас была преэклампсия, это хорошая идея, чтобы быть настолько здоровым, насколько это возможно. Сбросьте вес, если вам нужно, и убедитесь, что другие заболевания, такие как диабет, хорошо поддаются лечению.
Когда вы беременны, позаботьтесь о себе и своем ребенке с помощью раннего и регулярного дородового ухода. Если преэклампсия обнаружена на ранней стадии, вы и ваш врач можете работать вместе, чтобы предотвратить осложнения и сделать лучший выбор для вас и вашего ребенка.
,
Что такое преэклампсия?
Преэклампсия — осложнение беременности, которое вызывает высокое кровяное давление, повреждение почек и другие проблемы. Это потенциально опасное для жизни состояние, которым страдают около 5 процентов беременных женщин в Соединенных Штатах.
Преэклампсия может не вызывать каких-либо заметных симптомов, но может быть очень опасной для вас и вашего ребенка, даже если вы чувствуете себя хорошо. Ваш медицинский работник будет проверять состояние пациента при каждом дородовом посещении, измеряя артериальное давление и, если оно высокое, тестировать мочу на белок.
Преэклампсия чаще всего развивается в течение последнего триместра, но это может произойти в любое время во второй половине беременности, во время родов или даже до шести недель после родов.
Как преэклампсия может повлиять на меня и моего ребенка?
У большинства женщин, у которых преэклампсия, развивается ее ближе к сроку, и у нее все хорошо при правильном уходе. Но чем раньше оно у вас есть, и чем оно тяжелее, тем выше риск для вас и вашего ребенка.
Вот что может произойти:
- Высокое кровяное давление и снижение кровотока могут повлиять на вашу печень, почки, мозг и другие деликатные органы.
- Когда в матку поступает меньше крови, это может вызвать проблемы у ребенка, такие как плохой рост, слишком мало амниотической жидкости и отслойка плаценты (когда плацента отделяется от стенки матки до родов).
- Возможно, вам придется доставить рано, если состояние тяжелое или ухудшается. В этом случае ваш ребенок может страдать от недоношенности.
- Если не правильно управлять, преэклампсия может привести к очень серьезным осложнениям, таким как эклампсия (отмечается приступами) и синдром HELLP, который влияет на кровь и печень.
- Известно, что преэклампсия повышает риск сердечно-сосудистых заболеваний в дальнейшей жизни.
Признаки и симптомы преэклампсии
Преэклампсия не всегда вызывает заметные симптомы, особенно на ранних стадиях, и симптомы могут также варьироваться от женщины к женщине. Некоторые признаки преэклампсии, такие как отек, тошнота и увеличение веса, могут показаться обычными жалобами на беременность, поэтому важно знать о любых возможных предупреждающих признаках.
Необычная припухлость является наиболее распространенной, поэтому позвоните своему врачу, если вы:
- Обратите внимание на припухлость на лице или отечность вокруг глаз
- У вас более чем легкая припухлость в руках
- У вас внезапная или чрезмерная припухлость ступни или лодыжки
- Набрать больше 4 фунтов в неделю (часто в результате задержки воды)
Примечание: Не все женщины с преэклампсией имеют явные отеки или резкое увеличение веса, и не все женщины с отеками или быстрым весом усиление преэклампсии
Если у вас есть какие-либо из этих предупреждающих признаков тяжелой преэклампсии или синдрома HELLP:
- Сильная или постоянная головная боль
- Изменения зрения, включая двоение в глазах, размытость, видение пятен или мигающие огни, чувствительность к свету или временная потеря зрения
- Интенсивная боль или нежность в верхней части живота
- затрудненное дыхание
Что такое синдром HELLP?
Это опасное для жизни состояние, которое развивается у 4–12 процентов женщин с преэклампсией.Некоторые женщины развивают HELLP без диагноза преэклампсии, поэтому некоторые эксперты считают, что это разновидность преэклампсии.
HELLP означает:
- H эмолиз (расщепление эритроцитов)
- E леватурированная печень ферменты
- L тромбоциты (клетки крови, которые являются необходимо для свертывания)
Что такое эклампсия?
В редких случаях преэклампсия может привести к судорогам, состояние, которое называется эклампсия.Эклампсия может быть опасной для жизни как для вас, так и для вашего ребенка.
Приступам могут предшествовать такие симптомы, как:
- Сильная или постоянная головная боль
- Изменения зрения, включая помутнение зрения, пятна зрения или чувствительность к свету
- Путаница в уме
- Сильная боль в верхней части живота
Что вызывает преэклампсию?
Эксперты считают, что преэклампсия вызвана снижением кровотока в плаценте, и что многие случаи действительно начинаются на ранних сроках беременности, задолго до того, как какие-либо симптомы станут очевидными.Это может произойти, если плацента не сможет правильно имплантироваться в слизистую оболочку матки, и артерии в этой области не расширятся должным образом, что означает, что меньше крови достигает плаценты. Такие состояния, как хроническая гипертония и диабет, также могут вызывать снижение кровотока в плаценте.
Есть также свидетельства того, что изменения в кровотоке в плаценте вызывают выброс высоких уровней определенных белков плаценты в ваш кровоток. Это может вызвать сложную цепочку реакций, которая включает:
- Суженные кровеносные сосуды (приводящие к высокому кровяному давлению)
- Повреждение стенок сосудов (приводящее к опуханию и белку в моче)
- Уменьшенный объем крови
- Изменения в свертывании крови
Почему это происходит с некоторыми женщинами, а не с другими, не совсем понятно, и, вероятно, нет единого объяснения.Генетика, питание, некоторые основные заболевания, то, как ваша иммунная система реагирует на беременность, и другие факторы могут играть роль.
Факторы риска преэклампсии
Чаще встречается преэклампсия во время первой беременности. Однако, как только у вас возникла преэклампсия, у вас больше шансов заболеть ею на более поздних сроках беременности. Чем тяжелее состояние и чем раньше оно появляется, тем выше риск.
- Если у вас была преэклампсия в самом конце вашей предыдущей беременности, вероятность ее повторения довольно низкая — около 13 процентов.
- Если у вас развилась тяжелая преэклампсия до 29 недель беременности, ваш шанс получить ее снова может составить 40 процентов или даже выше.
- Если у вас была преэклампсия во время двух предыдущих беременностей, ваш риск заболеть третью составляет около 30 процентов.
Другие факторы риска развития преэклампсии:
- Наличие семейной истории преэклампсии
- Ожирение (с индексом массы тела 30 или более)
- Перенос близнецов или более
- Младше 20 или старше 35 лет
- Наличие оплодотворения in vitro (ЭКО)
Некоторые заболевания также повышают вероятность развития преэклампсии.К ним относятся:
Если вы подвержены риску преэклампсии, ваш врач может назначить более частые визиты в дородовой период в третьем триместре для тщательного наблюдения за вами.
Как диагностируется преэклампсия?
Ваш лечащий врач проверит наличие высокого артериального давления и белка в вашей моче, а также может заказать дополнительные анализы.
- Высокое кровяное давление . Ваше кровяное давление считается высоким, если у вас систолическое значение 140 или выше (верхнее число) или диастолическое значение 90 или выше (нижнее число).Поскольку артериальное давление меняется в течение дня, у вас будет более одного показания, чтобы подтвердить, что оно постоянно высокое.
- Белок в моче . У вас может быть одноразовый тест, который проверяет соотношение белка к креатинину (креатинин — это ненужный продукт, который ваши почки должны отфильтровать). Или вам может понадобиться собрать всю мочу за 24 часа, чтобы проверить общий белок.
- Анализы крови. Если преэклампсия вызывает беспокойство, ваш врач назначит регулярные анализы крови, включая общий анализ крови (CBC) и тесты на функцию печени и почек.Они также показывают наличие синдрома HELLP.
- Тесты здоровья ребенка. Скорее всего, у вас будет УЗИ, чтобы проверить рост вашего ребенка, если у вас его не было в последнее время, и, возможно, биофизический профиль или тест на стресс, чтобы увидеть, как поживает ваш ребенок.
Если у вас диагностирована преэклампсия, вы и ваш ребенок будете тщательно контролироваться до конца вашей беременности.
Как лечится преэклампсия?
Лекарство
Вам будет дано лекарство для снижения артериального давления, если оно слишком высокое.
Если у вас тяжелая преэклампсия, вам дадут внутривенное вливание под названием сульфат магния. Это для предотвращения эклампсии (судорог). Сульфат магния может иметь неприятные побочные эффекты у некоторых женщин, включая тошноту, симптомы гриппа, усталость и жажду.
Отдых
Некоторые поставщики могут порекомендовать ограничить вашу деятельность, потому что ваше кровяное давление, как правило, будет ниже, когда вы принимаете это спокойно. Но полный постельный режим, при котором вы долго лежите в постели, повышает риск образования тромбов и не рекомендуется.
Госпитализация
Если в какой-то момент ваши симптомы указывают на то, что ваше состояние становится тяжелым или что ваш ребенок не процветает, вы будете госпитализированы и, вероятно, должны будете родить рано. Нет ничего необычного в том, что преэклампсия становится более тяжелой во время родов, поэтому за вами будут следить очень внимательно на протяжении всего родов.
Если у вас диагностирована тяжелая преэклампсия (технически называемая «преэклампсия с тяжелыми признаками»), вам придется провести остаток беременности в больнице.Вы можете быть переведены в больницу, где специалист по беременности высокого риска может помочь вам.
Доставка
Единственный способ «лечить» преэклампсию — это родить ребенка. Если у вас преэклампсия ухудшается или ваш ребенок не процветает, вам будет назначен кесарево сечение или роды, независимо от того, где вы находитесь во время беременности.
Если ваше состояние стабильно:
- Если вы еще не достигли 37 недель, у вас преэклампсия несерьезная и ваш ребенок в хорошем состоянии, вам, вероятно, не нужно будет сразу же рожать.Вы можете остаться в больнице, чтобы вас могли контролировать. Или вас могут отправить домой, где вам, возможно, придется следить за своим кровяным давлением.
- Если вы находитесь в возрасте 37 недель и более, у вас, скорее всего, появится индукция, особенно если ваша шейка матки начинает истончаться и расширяться. (У вас будет кесарево сечение, если есть признаки того, что вы или ваш ребенок не сможете переносить роды.)
Если вы или ваш ребенок плохо себя чувствуете:
- Если вам 34 года недели или позже вас могут заставить или, в определенных ситуациях, доставить кесарево сечение.
- Если вам еще нет 34 недель, вам могут дать кортикостероиды, чтобы помочь легким вашего ребенка быстрее созреть. Если вы не родите немедленно, то и вы, и ваш ребенок будут находиться под пристальным наблюдением.
После доставки
После доставки вы будете находиться под пристальным наблюдением в течение нескольких дней. Большинство женщин, особенно с менее тяжелой преэклампсией, видят, что их кровяное давление начинает снижаться через день или около того. В тяжелых случаях он может оставаться повышенным дольше.
Если ваше кровяное давление остается высоким, вы, вероятно, будете получать сульфат магния внутривенно в течение как минимум 24 часов после родов, чтобы предотвратить судороги. (Вам также может потребоваться принимать лекарства от кровяного давления дома.)
Что если у меня разовьется преэклампсия после родов?
Если у вас развилась преэклампсия во время или после родов, вас будут тщательно контролировать. В зависимости от вашей ситуации вам может быть назначен сульфат магния для предотвращения судорог и лекарства для снижения артериального давления.
Иногда случаи преэклампсии, эклампсии и синдрома HELLP развиваются после родов, обычно в течение первых 48 часов, но уже через шесть недель после родов.
Вероятно, у вас будет повторная проверка артериального давления в течение одной недели после выписки из больницы, но если вы начнете испытывать какие-либо симптомы преэклампсии или HELLP, такие как сильная головная боль, боль в верхней части живота или изменения в вашем видении, свяжитесь с вашим врачом прямо сейчас.
Можете ли вы предотвратить преэклампсию?
Низкие дозы аспирина могут предотвратить преэклампсию.Согласно рекомендациям, женщины с высоким риском могут начать принимать аспирин в низких дозах после 12 недель беременности. Спросите своего поставщика, подходит ли вам это — никогда не принимайте аспирин во время беременности, если ваш поставщик не посоветует это.
Помимо этого, лучшее, что вы можете сделать, это получить хороший дородовой уход и соблюдать все ваши назначения. При каждом посещении ваш врач будет проверять ваше кровяное давление. Также важно знать предупреждающие признаки преэклампсии, чтобы вы могли предупредить своего врача и начать лечение как можно скорее.
Если вы не беременны, вы можете попытаться снизить риск, набрав здоровый вес и контролируя артериальное давление. Если у вас есть какие-либо хронические заболевания, которые повышают ваш риск, такие как диабет или волчанка, обратитесь к врачу, чтобы как можно лучше справиться с ним до того, как вы забеременеете.
Узнайте больше о преэклампсии
Позвоните в Фонд преэклампсии по телефону (800) 665-9341 или посетите preeclampsia.org.
Посетите веб-сайт Общества материнской и фетальной медицины для получения дополнительной информации и поиска специалиста по MFM рядом с вами.
,
Любой врач скажет, что во время беременности у пациенток могут наблюдаться различные состояния, которые в других условиях говорят о серьезных заболеваниях. Особое место здесь занимает преэклампсия беременных женщин, симптомы, причины и лечение которой врачам еще предстоит узнать. Но даже то, что уже известно, позволяет говорить об определенной опасности для здоровья матери и ребенка.Давление может подниматься и опускаться, могут появляться отеки, но не воспринимайте это легко — все это может привести к очень печальным последствиям без надлежащего лечения. Итак, что это?
Преэклампсия беременных
В процессе ношения ребенка организм женщины переживает серьезную перестройку и перегрузки. Не всегда возможно сохранить здоровье, поэтому каждая будущая мама нуждается в постоянном наблюдении врачей. И все-таки она может в конечном итоге столкнуться с таким состоянием, как преэклампсия беременных женщин.Что это?
Это можно выразить по-разному, женщина-кандо даже не почувствует никаких неудобств и предположит, что ее беременность совершенно нормальная. Большинство врачей называют это гестозом, используя термин «преэклампсия» только в отношении довольно острого состояния, характеризующегося рядом других симптомов. Но все начинается с довольно безобидных признаков.
Причины
Если врачи очень хорошо понимают, что такое преэклампсия у беременных женщин, то трудно сказать, почему она возникает.Существуют определенные факторы риска, которые могут увеличить вероятность его возникновения, но они не всегда работают. И если при первой беременности женщина может столкнуться с этим явлением, то при последующей — нет. Врачи склонны утверждать, что это связано с высоким процентом жира в организме, нарушением правильного функционирования сосудистой системы, а также недоеданием. Но даже исключив все это, мы не можем гарантировать, что такой проблемы не возникнет.
Кстати, преэклампсия может наблюдаться сразу после родов, поэтому есть вероятность, что неисправность связана с неисправной гормональной или несколькими системами.В любом случае, если в любое время во время беременности наблюдались признаки преэклампсии, при планировании следующей целесообразно проконсультироваться сразу с несколькими специалистами, среди которых будут гематолог, эндокринолог и, конечно, акушер. -гинеколог.
Внешний вид и текущее состояние
Женщина испытывает довольно большое количество неприятных симптомов, которые должны насторожить ее до наступления серьезной беременности. Что это?
Во-первых, это повышение артериального давления до достаточно высоких значений.Это может вообще не ощущаться, особенно если будущая мать пренебрегает регулярными визитами к врачу, а также не измеряет эту цифру самостоятельно.
Во-вторых, это серьезные отеки, от которых практически невозможно избавиться. Резкое увеличение веса, тяжесть в ногах и их отечность в конце дня — это можно считать в некоторой степени нормальным явлением беременности, которое можно попытаться сбалансировать с помощью более сбалансированной диеты и введения клюквенного сока в организм. рацион питания.Но если такие меры не помогают, а состояние только ухудшается в сочетании с повышенным артериальным давлением, имеет смысл говорить о гестозе — так называемом токсикозе второй половины беременности.
Третий признак того, что вскоре наступит преэклампсия легкой степени у беременных, — наличие белка в анализе мочи. Это означает, что почки серьезно пострадали, они просто не справляются с нагрузкой и начинают отказываться. В случае дальнейшего игнорирования заболевания существуют другие, более опасные признаки того, что преэклампсия беременных женщин проявляется.
Симптомы
После появления отеков, которые, кстати, вообще не чувствуются, но оказывают существенное влияние на плод, а также на белок в анализе мочи, другие признаки прогрессирования гестоза может проявиться довольно быстро. Возможны уменьшение диуреза, дальнейшая задержка жидкости в организме. При этом женщина может чувствовать боли в животе, головокружение, рвоту, тошноту. Затем рефлексы могут измениться из-за отека мозга.
Следует понимать, что своевременный доступ к врачу поможет избежать всех этих неприятностей.В настоящее время тактика лечения уже отработана, и в крайнем случае достигается максимальное торможение прогрессирования заболевания. Часто можно значительно продлить беременность, а иногда даже родить ребенка раньше срока, безопасно после родов с помощью хирургов.
градусов
Преэклампсия беременных женщин отличается в зависимости от ее тяжести и необходимости срочных действий. Традиционно выделяются три, и если исходить из нормы давления 120/80, они выглядят так:
- Преэклампсия легкой степени у беременных. Могут быть небольшие отеки, и значение артериального давления не поднимается выше 150/90. Наблюдаются изменения в биохимическом анализе крови, белка в моче — не более 1 грамма на литр.
- Умеренная преэклампсия беременных. Давление на уровне 170/110, приводящее к головной боли. Уровень белка в моче составляет до 5 грамм на литр. Количество тромбоцитов и мочевины в крови изменяется.
- Преэклампсия тяжелая у беременных женщин. Показатели превышают приведенные выше показатели. Появляются и прогрессируют дополнительные симптомы: боль в животе, головокружение и головокружение, нарушение зрения.
Опасность также заключается в том, что преэклампсия может прогрессировать очень быстро. Поэтому даже однократное повышение давления до достаточно высоких значений может стать причиной экстренного визита к врачу, а в тяжелых случаях — вызвать скорую помощь. Не стоит вспоминать название «преэклампсия беременных», что это такое, врачи сами поймут.Вам просто не нужно забывать, что врачи просто не могут помочь, если они приходят слишком поздно.
Диагностика
На каждом приеме у гинеколога производится измерение артериального давления, а также взвешивание. Кроме того, моча анализируется на наличие в ней белка. Если есть предрасположенность к возникновению преэклампсии у беременных, симптомов или подозрению, имеет смысл регулярно выполнять ряд дополнительных тестов.
Во-первых, это анализ крови на биохимию.Это позволяет выявить активность печеночных ферментов и изменение их уровня. Во-вторых, это анализ крови на гемостаз, то есть свертываемость крови. Этот тест выявляет такую проблему, как тромбоз. Третий анализ, который помогает контролировать состояние беременной женщины — кровь на уровень креатинина и мочевины. Позволяет оценить работу почек.
Как правило, в больничной среде проводятся более простые и более визуальные тесты — например, анализ ежедневной потери белка или образец Зимницкого, показывающий работу выделительной системы.
Лечение преэклампсии
Pregna
.
Что такое высокое кровяное давление во время беременности?
Артериальное давление — это сила вашей крови, прижимающаяся к стенкам артерий, когда ваше сердце качает кровь. Высокое кровяное давление, или гипертония, возникает, когда эта сила на стенках артерий слишком высока. Существуют различные типы высокого кровяного давления во время беременности:
- Гестационная гипертензия — это высокое кровяное давление, которое развивается у вас во время беременности.Это начинается после 20 недель беременности. У вас обычно нет других симптомов. Во многих случаях он не причиняет вреда вам или вашему ребенку и проходит через 12 недель после родов. Но это повышает ваш риск высокого кровяного давления в будущем. Иногда это может быть серьезным, что может привести к снижению веса при рождении или преждевременных родов. У некоторых женщин с гестационной гипертензией развивается преэклампсия.
- Хроническая гипертония — это высокое кровяное давление, которое началось до 20-й недели беременности или до того, как вы забеременели.Некоторые женщины, возможно, имели это задолго до того, как забеременели, но не знали об этом, пока они не проверили свое кровяное давление во время пренатального визита. Иногда хроническая гипертония также может привести к преэклампсии.
- Преэклампсия — это внезапное повышение артериального давления после 20-й недели беременности. Обычно это происходит в последнем триместре. В редких случаях симптомы могут начаться только после родов. Это называется послеродовой преэклампсией. Преэклампсия также включает признаки повреждения некоторых ваших органов, таких как печень или почка.Признаки могут включать белок в моче и очень высокое кровяное давление. Преэклампсия может быть серьезной или даже опасной для жизни как для вас, так и для вашего ребенка.
Что вызывает преэклампсию?
Причина преэклампсии неизвестна.
Кто подвержен риску преэклампсии?
Вы подвержены более высокому риску преэклампсии, если вам
- Имелось хроническое высокое кровяное давление или хроническое заболевание почек до беременности
- Имелось высокое кровяное давление или преэклампсия в предыдущей беременности
- Есть ожирение
- старше 40
- беременны более чем одним ребенком
- афроамериканцев
- семейная история преэклампсии
- иметь определенные состояния здоровья, такие как диабет, волчанка или тромбофилия (расстройство, которое повышает риск образования тромбов)
- Используется для экстракорпорального оплодотворения, донорства яйцеклеток или донорского оплодотворения
Какие проблемы может вызвать преэклампсия?
Преэклампсия может вызвать
- Отслойка плаценты, где плацента отделяется от матки
- Плохой рост плода, вызванный недостатком питательных веществ и кислорода
- Преждевременные роды
- Малыш с низким весом при рождении
- Мертворождение
- Повреждение ваших почек, печени, мозга и других органов и систем крови
- Более высокий риск сердечно-сосудистых заболеваний для вас
- Эклампсия, которая возникает, когда преэклампсия достаточно тяжелая, чтобы повлиять на функцию мозга, вызывая судороги или кому
- Синдром HELLP, который возникает, когда женщина с преэклампсией или эклампсией имеет повреждение печени и клеток крови.Это редко, но очень серьезно.
Каковы симптомы преэклампсии?
Возможные симптомы преэклампсии включают
- Высокое кровяное давление
- Слишком много белка в моче (так называемая протеинурия)
- Отек на лице и руках. Ваши ноги могут также опухать, но у многих женщин ноги распухли во время беременности. Так что опухшие ноги сами по себе не могут быть признаком проблемы.
- головная боль, которая не проходит
- Проблемы со зрением, в том числе помутнение зрения или появление пятен
- Боль в верхней правой части живота
- Проблемы с дыханием
Эклампсия также может вызвать судороги, тошноту и / или рвоту, а также низкую выработку мочи.Если у вас развивается синдром HELLP, у вас также могут быть легко кровоточащие или кровоподтеки, сильная усталость и печеночная недостаточность.
Как диагностируется преэклампсия?
Ваш врач будет проверять ваше кровяное давление и мочу при каждом дородовом посещении. Если у вас высокое кровяное давление (140/90 или выше), особенно после 20-й недели беременности, ваш врач, скорее всего, захочет провести некоторые анализы. Они могут включать анализы крови, другие лабораторные анализы, чтобы найти дополнительный белок в моче, а также другие симптомы.
Какие методы лечения преэклампсии?
Рождение ребенка часто может вылечить преэклампсию. Принимая решение о лечении, ваш врач учитывает несколько факторов. Они включают в себя, насколько это серьезно, сколько недель вы беременны, и каковы потенциальные риски для вас и вашего ребенка:
- Если вы беременны более 37 недель, ваш поставщик, скорее всего, захочет родить ребенка.
- Если вы беременны менее 37 недель, ваш врач будет внимательно следить за вами и вашим ребенком.Это включает анализы крови и мочи для вас. Мониторинг ребенка часто включает в себя ультразвук, мониторинг сердечного ритма и проверку роста ребенка. Возможно, вам придется принимать лекарства, контролировать артериальное давление и предотвращать судороги. Некоторым женщинам также делают инъекции стероидов, чтобы помочь легким детям быстрее созреть. Если преэклампсия тяжелая, ваш поставщик услуг может потребовать, чтобы вы родили ребенка раньше.
Симптомы обычно проходят в течение 6 недель после родов. В редких случаях симптомы могут не исчезнуть или они могут начаться только после родов (послеродовая преэклампсия).Это может быть очень серьезно, и это нужно лечить прямо сейчас.

