Причины возникновения эпилепсии у взрослых
Эпилепсия – прогрессирующая болезнь мозга, проявляющая себя в приступах судорог различной силы и помрачении рассудка в этот период. При должном лечении, приступы эпилепсии становятся слабее, нередко сходят на нет. Однако без поддерживающей терапии, припадки усиливаются, быстро становясь опасными для жизни.
Особенность болезни в том, что ее развитие возможно не только по первичному принципу у маленьких детей, но и по вторичному – у взрослых. В таком случае на слабовыраженную изначально генетическую предрасположенность накладываются факторы: раздражители, провоцирующие часть нейронов головного мозга генерировать периоды сверхсильного возбуждения.
Эпилептическое заболевание, проявившееся в зрелом возрасте, имеет свои особенности, но поддается лечению в большинстве случаев.
Людям, генетически предрасположенным, необходимо знать все об эпилепсии: почему она возникает во взрослом возрасте, может ли появляться из-за обыденных причин, что делать, когда у взрослого мужчины возникают признаки патологии.
Содержание статьи:
Причины
Старт началу припадков приобретенной эпилепсии у взрослого человека может стать практически что угодно. Особенно, если у него с рождения есть генетическая предрасположенность к эпилепсии.
Даже имея кровных родственников с эпилепсией, можно прожить до глубокой старости, не отметив ни единого припадка. Но сохраняется высокий риск появления судорожных признаков, а первый приступ синдрома эпилепсии начинается у взрослого из-за какой-то мелочи, как это часто бывает. При этом распознать конкретную причину получается не всегда.
Что делать, при появлении признаков вторичной эпилепсии, возникновении приступов и припадков, расскажет только врач после тщательного обследования. Заниматься самолечением опасно для жизни.
Как возникает приступ у взрослого человека?
Разнообразие признаков и симптомов развития приступов эпилепсии у взрослых людей (мужчин и не только), во многом зависит от видов и причин, спровоцировавших появление болезни. И лишь отчасти – от особенностей организма. Так же сильное влияние оказывает вид развившегося недуга.
И лишь отчасти – от особенностей организма. Так же сильное влияние оказывает вид развившегося недуга.
Конкретные проявления определяются локализацией охваченного возбуждением участка коры головного мозга и масштабами эпиактивности. Это бывают как физические действия: подергивая, конвульсии, замирания, так и психические отклонения в поведении.
Типы припадков
В зависимости от состояния больного, у него развивается малый или большой припадок:
- Распознать начало приступа малой эпилепсии у взрослого человека сложно, так как она проявляется без припадков, потери сознания и мышечных симптомов, выглядит незаметно. Однако заметить его все-таки можно. Больной не успевает упасть, он даже часто сам не замечает наступление недомогания. Со стороны заметно, что человек либо замирает на несколько секунд, либо резко вздрагивает.
- Большой припадок начинается внезапно со «звукового сигнала». Протяжный стон или даже крик показывают, что воздух вышел из легких из-за спазма дыхательной мускулатуры.
 Затем все тело сводит судорогой, из-за чего оно выгибается дугой. У запрокинутой назад головы резко белеет или синеет кожа, глаза закатываются кверху или плотно закрываются, челюсти резко плотно сжимаются. Часто в таком состоянии больной прикусывает язык, в особо неудачном случае его можно ранить слишком сильно, даже откусить часть. Дыхание становится прерывистым или пропадает на время полностью. Большой палец на руках подводится к внутренней части ладони. Затем начинаются судороги.
Затем все тело сводит судорогой, из-за чего оно выгибается дугой. У запрокинутой назад головы резко белеет или синеет кожа, глаза закатываются кверху или плотно закрываются, челюсти резко плотно сжимаются. Часто в таком состоянии больной прикусывает язык, в особо неудачном случае его можно ранить слишком сильно, даже откусить часть. Дыхание становится прерывистым или пропадает на время полностью. Большой палец на руках подводится к внутренней части ладони. Затем начинаются судороги.
Более конкретные сопровождающие симптомы проявляются в зависимости от вида приступов развившегося заболевания.
Парциальные припадки
Парциальный приступы, малые, возникают, когда очаг заболевания локализуется в одном из полушарий мозга. Во время периода возбуждения, эписигналами захватывается только этот участок. Установить такой тип патологии можно при исследовании на ЭЭГ.
Парциальные припадки опасности для жизни не представляют, носят меньшую интенсивность. Однако влияют на психические черты характера.
Сопровождающие развитие болезни симптомы определяются подвидом патологии:
- Психический тип. Симптоматика связана с психическими расстройствами. Человек может перестать узнавать знакомых, близких. Возникают пробелы в памяти, отмечаются эпизоды неадекватного поведения, перепады настроения. Потеря сознания не характерна, но возможны приступы фантомных чувств и галлюцинаций. Не исключены приступы паники или эйфории, галлюцинации.
- Сенсорный тип связан с появлением ничем не объяснимых ощущений. Резкие фантомные запахи, покалывание, жжение в частях тела, преходящий низкочастотный гул в ушах.
- Вегетативно висцеральный тип. Проявления обусловлены колебаниями давления, сопровождаются своеобразными ощущениями в животе. Эпилептик ощущает внезапную пустоту желудка, сильную жажду. Лицо резко равномерно краснеет. Потери сознания не происходит.
Причины возникновения и проявления у взрослых людей разных видов припадков при эпилепсии, зависят от участка мозга, вовлекаемого в процесс, первые симптомы проявляются постепенно и поддаются медикаментозному лечению.
Генерализованные
Такие проявления гораздо более опасны, так как при них практически всегда пациент теряет сознание. Приступы появляются, когда болезнью охвачены оба полушария. В отличие от парциальных, процент смертности при некоторых типах патологии составляет до 50%.
Типы генерализованных припадков:
- Абсансный тип. Приступ длится не больше 10 секунд. Сопровождается неосознанными движениями, подергиваниями. Учащается дыхания.
- Тонический тип. Резкое сокращение мышц. Руки или ноги непроизвольно сгибаются и разгибаются.
- Миоклонические длятся 2- 30 секунд. Махи головой, руками, ногами.
- Атонические – несколько секунд. Внезапная потеря тонуса какой-то группы мышц.
В особо сложных случаях возможны два состояния, требующие немедленного обращения в скорую помощь, иногда реанимации:
- Эпилептический статус – крайне серьезное состояние, когда приступ продолжается более получаса. При этом больной не приходит в сознание.
 В таких случаях необходимо помещение пациента в реанимацию.
В таких случаях необходимо помещение пациента в реанимацию. - Серия приступов с коротким промежутком между ними. Самочувствие в перерывах не восстанавливается. Больной испытывает физическое недомогание, психическую подавленность. Также надо срочно обратиться за помощью.
Возможные осложнения
Последствия эпилепсии у взрослых мужчин и женщин, как правило, приводят к недомоганиям, которые развиваются и определяются со временем.
Главная опасность – постепенное ухудшение состояния здоровья, увеличение числа и выраженности симптомов. Одновременно – длительности приступов эпилепсии у взрослых людей, изменение поведения. Это происходит из-за разрастающихся эпилептических очагов, которые при каждом приступе захватывают новые соседние клетки.
Список использованной литературы
Эпилепсия: причины, симптомы, диагностика и лечение
Что это такое?
Эпилепсия известна с древнейших времен. В древней Греции и Риме эпилепсию связывали с волшебством и магией и называли «священной болезнью». Считалось, что боги насылали эту болезнь на человека, ведущего неправедную жизнь.
Считалось, что боги насылали эту болезнь на человека, ведущего неправедную жизнь.
Уже в 400 г. до н.э. Гиппократ написал первый трактат, посвященный эпилепсии «О священной болезни». Величайший врач древности полагал, что приступы провоцируются солнцем, ветрами и холодом, изменяющими консистенцию мозга. В эпоху средневековья эпилепсии боялись, как неизлечимой болезни, передающейся через дыхание больного во время приступа. В то же время перед нею преклонялись, так как многие великие люди, святые и пророки, болели эпилепсией.
В современном понимании эпилепсия — это хроническое заболевание головного мозга, единственный или доминирующий признак которого — повторяющиеся эпилептические припадки.
Эпилепсия — довольно распространенное заболевание, которым страдает порядка 40 млн. человек по всему миру.
Отчего это бывает?
Сейчас мы знаем, что эпилептический приступ — это результат синхронного возбуждения всех нейронов (нервных клеток) отдельного участка коры головного мозга — эпилептогенного очага. Причиной возникновения такого участка может быть травма головы (например, сотрясение мозга), инсульт, менингит, рассеянный склероз, алкоголизм (каждый десятый алкоголик страдает эпилептическими припадками), наркомания и многие другие причины. Известно также, что предрасположенность к эпилепсии может передаваться по наследству.
Причиной возникновения такого участка может быть травма головы (например, сотрясение мозга), инсульт, менингит, рассеянный склероз, алкоголизм (каждый десятый алкоголик страдает эпилептическими припадками), наркомания и многие другие причины. Известно также, что предрасположенность к эпилепсии может передаваться по наследству.
У 2/3 людей, больных эпилепсией, первый приступ развивается до 18-летнего возраста.
С эпилепсией не следует путать истерический припадок. Судороги при истерии развиваются чаще всего после каких-либо сильных переживаний, связанных с огорчением, обидой, испугом, и, как правило, в присутствии родственников или посторонних. Человек может упасть, однако старается не причинять себе тяжелых повреждений и сохраняет сознание. Продолжительность истерического припадка — 15-20 минут, реже — до нескольких часов. Когда человек приходит в обычное состояние, то не ощущает при этом состояние оглушенности или сонливости, как это обычно бывает при эпилепсии.
Что происходит?
Легкие приступы эпилепсии могут выглядеть как моментальная кратковременная потеря связи с окружающим миром..jpg) Атаки могут сопровождаться легкими подергиваниями век, лица и часто бывают незаметны для окружающих. Может даже создаться впечатление, что человек на секунду как бы задумался. Все протекает так быстро, что окружающие ничего не замечают. Более того, даже сам человек может не знать, что у него только что случился приступ эпилепсии.
Атаки могут сопровождаться легкими подергиваниями век, лица и часто бывают незаметны для окружающих. Может даже создаться впечатление, что человек на секунду как бы задумался. Все протекает так быстро, что окружающие ничего не замечают. Более того, даже сам человек может не знать, что у него только что случился приступ эпилепсии.
Эпилептическому приступу нередко предшествует особое состояние, которое называется аурой. Проявления ауры очень разнообразны и зависят от того, в какой области мозга расположен эпилептогенный очаг: это может быть повышение температуры, беспокойство, головокружение, состояние «никогда не виденного» (jamais vu) или «уже виденного» (deja vu) и др.
Важно понимать, что человек во время приступа ничего не осознает и не испытывает никакой боли. Приступ продолжается всего лишь несколько минут.
Что делать во время приступа
- не пытаться насильно сдерживать судорожные движения;
- не пытаться разжимать зубы;
- не делать искусственного дыхания или массажа сердца, уложить человека с приступами на ровную поверхность и подложить ему под голову что-нибудь мягкое;
- не перемещать человека с того места, где случился приступ, если только оно не является опасным для жизни;
- повернуть голову лежащего больного на бок для предотвращения западания языка и попадания слюны в дыхательные пути, а в случаях возникновения рвоты осторожно повернуть на бок все тело.

После окончания приступа нужно дать человеку возможность спокойно прийти в себя и, при необходимости, выспаться. Нередко по завершению приступа может возникать спутанность сознания и слабость, и должно пройти некоторое время (обычно от 5 до 30 минут), после которого человек самостоятельно сможет встать.
Особую опасность представляют несколько больших судорожных припадков, следующих без перерыва один за одним. Такое состояние называется эпилептическим статусом. Он смертельно опасен, так как у пациента прекращается дыхание и может наступить смерть от удушья. Эпилептический статус является основной причиной смерти больных эпилепсией и требует незамедлительной медицинской помощи.
Диагноcтика и лечение
Если у вас или у ваших близких был эпилептический припадок, необходимо как можно скорее обратиться к неврологу. Для создания более полной картины причин и характера приступа вам нужно будет также проконсультироваться у эпилептолога. Методом, позволяющим точно определить наличие этого заболевания, является электроэнцефалография (ЭЭГ). Для определения расположения эпилептогенного очага используют методы магнитно-резонансной и компьютерной томографии. Нередко под эпилептические припадки маскируются различные неэпилептические состояния, например, некоторые обмороки, нарушения сна и сознания. В таком случае для уточнения диагноза применяют метод видео ЭЭГ-мониторинга.
Для определения расположения эпилептогенного очага используют методы магнитно-резонансной и компьютерной томографии. Нередко под эпилептические припадки маскируются различные неэпилептические состояния, например, некоторые обмороки, нарушения сна и сознания. В таком случае для уточнения диагноза применяют метод видео ЭЭГ-мониторинга.
Современное медикаментозное лечение позволяет в 70% случаев полностью освободить человека от припадков. При отсутствии результата при лечении эпилепсии лекарственными средствами может быть назначена хирургическая операция.
Судороги — причины, диагностика и лечение
Судороги – это внезапно возникающие непроизвольные сокращения, охватывающие отдельные группы мышц или все тело. Тонико-клонические пароксизмы сопровождаются потерей сознания, мочеиспусканием, нарушением дыхания. Причины судорог включают органическую патологию ЦНС, токсические и метаболические повреждения нейронов, гипертермию и другие нарушения. Диагностику проводят с помощью КТ и МРТ головного мозга, ЭЭГ, лабораторных исследований. В комплексном лечении применяют противосудорожные средства, патогенетическую и этиотропную терапию, хирургическую коррекцию.
Диагностику проводят с помощью КТ и МРТ головного мозга, ЭЭГ, лабораторных исследований. В комплексном лечении применяют противосудорожные средства, патогенетическую и этиотропную терапию, хирургическую коррекцию.
Общая характеристика
Различные судорожные синдромы занимают третье место по общей заболеваемости в популяции после сердечно-сосудистой патологии и сахарного диабета. На их долю отводится 20% всех неврологических расстройств. Патологическая симптоматика чаще возникает в детском (до 15 лет) и пожилом возрасте. Судороги ощущаются как непроизвольные спастические сокращения скелетной мускулатуры – отдельных мышечных групп или всего тела – различной интенсивности, кратковременные или длительные. Они возникают спонтанно либо провоцируются острой патологией, действием внешних факторов.
Выраженные судорожные подергивания мышц конечностей и туловища нарушают опорно-двигательную функцию, влекут за собой падения и травмы. Спастическое напряжение болезненно, часто сопровождается выгибанием или поворотом тела, девиацией головы и глаз в одну сторону. Тонико-клонические приступы проявляются нарушениями сознания и дыхания, недержанием мочи, некоторые предваряются очаговой неврологической симптоматикой. Единичные эпизоды имеют благоприятный прогноз, но частые судороги нарушают привычную активность, снижают качество жизни пациента.
Спастическое напряжение болезненно, часто сопровождается выгибанием или поворотом тела, девиацией головы и глаз в одну сторону. Тонико-клонические приступы проявляются нарушениями сознания и дыхания, недержанием мочи, некоторые предваряются очаговой неврологической симптоматикой. Единичные эпизоды имеют благоприятный прогноз, но частые судороги нарушают привычную активность, снижают качество жизни пациента.
Классификация
По механизму образования судороги относятся к быстрым гиперкинезам, в структуре которых преобладает фазный компонент. Они подразделяются на эпилептические и неэпилептические, первичные (идиопатические) и симптоматические (вторичные). По характеру преимущественного вовлечения скелетной мускулатуры существует несколько видов судорожных сокращений:
- Тонические. Резкое и длительное (до нескольких десятков секунд) напряжение мышц, вызванное поступлением нервного импульса большой продолжительности. Ведет к «застыванию» конечностей или тела в вынужденном положении.

- Клонические. Мышечные спазмы носят кратковременный и нерегулярный характер с быстрым чередованием периодов сокращения и расслабления. Оказывают локомоторный эффект, сопровождаясь двигательными актами.
- Смешанные. Судорожные приступы, характеризующиеся сменой тонического компонента клоническим или наоборот, называются смешанными. В большинстве случаев они носят генерализованный (распространенный) характер.
Тонические спазмы лежат в основе атетоза, разновидностью клонических являются миоклонии – внезапные и резкие (длительностью до секунды) сокращения мышц-сгибателей. Исходя из группы затронутых мышц, судороги бывают сгибательными (флексорными), разгибательными (экстензорными), смешанными. Важным критерием, нашедшим место в клинической классификации, является распространенность судорог, что позволяет выделить два типа пароксизмов:
- Парциальные (фокальные). Возникают по причине локальной активности, охватывающей группу двигательных нейронов.
 Сопровождаются сокращениями клонического или тонического характера. Бывают простыми (без утраты сознания), сложными, вторично-генерализованными.
Сопровождаются сокращениями клонического или тонического характера. Бывают простыми (без утраты сознания), сложными, вторично-генерализованными. - Генерализованные. Возбуждение сразу охватывает всю кору без наличия изолированного очага, поэтому в припадок вовлечены мышцы всего тела. Пароксизмы бывают клоническими, тоническими, тонико-клоническими. Также выделяют миоклонические, атонические приступы.
Отдельные состояния сочетают в себе признаки фокальных и генерализованных пароксизмов или же имеют неуточненный характер. В педиатрической практике выделяют афебрильные и фебрильные судороги, неонатальные, инфантильные пароксизмы. Международной классификацией для некоторых судорожных приступов учитывается прогноз (доброкачественные, тяжелые).
Почему возникают судороги
Причины тонических судорог
Длительное мышечное напряжение возникает на фоне чрезмерной возбудимости церебральных структур, в условиях нарушения корковой регуляции сегментарных функций. Очень часто нейроны подвергаются негативному воздействию токсических, метаболических факторов, эндокринно-обменных расстройств. Причинами тонических судорог выступают следующие состояния:
Очень часто нейроны подвергаются негативному воздействию токсических, метаболических факторов, эндокринно-обменных расстройств. Причинами тонических судорог выступают следующие состояния:
- Инфекции: столбняк, бешенство, лихорадочный синдром.
- Электролитные нарушения: гипокальциемия, гиперкалиемия, гипомагниемия.
- Эндокринные расстройства: гипер- и гипогликемия, гиперинсулинизм.
- Наследственные болезни обмена: аминокислотного (лейциноз, фенилкетонурия), углеводного (гликогеноз, галактоземия), липидного (болезнь Гоше, Нормана-Вуда).
- Сердечно-сосудистая патология: полная атриовентрикулярная блокада, острая гипотензия.
- Почечная и печеночная недостаточность: уремия, билирубиновая энцефалопатия.
- Психогенные расстройства: гипервентиляционный синдром, истерия.
- Эпилептические синдромы детского возраста: энцефалопатии Леннокса-Гасто, Отахара, инфантильные спазмы.

- Интоксикации: алкогольная, отравление угарным газом, стрихнином.
- Передозировка лекарственных средств: морфина, нейролептиков.
- Действие физических факторов: тяжелое перегревание или переохлаждение, электротравмы, влияние радиации.
Иногда болезненные спазмы имеют профессиональный характер, возникая при длительном мышечном напряжении у стенографисток, музыкантов, доярок. Судороги ног характерны для спортсменов и людей, работа которых связана с длительным стоянием. Они часто наблюдаются во время беременности, при сосудистой патологии нижних конечностей – варикозной болезни, облитерирующем атеросклерозе, эндартериите.
Причины клонических судорог
Патологические импульсы, провоцирующие кратковременные спазмы скелетных мышц, формируются в высших корковых центрах, экстрапирамидной системе либо периферических мотонейронах. Некоторые клонические припадки развиваются из-за очагового поражения стволовой области или спинного мозга при опухолях, инсультах. Другими причинами таких судорог становятся:
Другими причинами таких судорог становятся:
- Фокальные эпилептические приступы.
- Детские инфекции: корь, ветряная оспа, грипп, парагрипп.
- Тяжелая миоклоническая эпилепсия младенчества (синдром Драве).
- Диффузное поражение серого вещества: болезнь Крейтцфельдта-Якоба, подострый склерозирующий панэнцефалит.
- Нейродегенеративные состояния: болезни Тея-Сакса, Альперса.
- Непрогрессирующие энцефалопатии: при синдроме Дауна., туберозном склерозе.
- Неонатальные пароксизмы: «судороги пятого дня», доброкачественная семейная эпилепсия.
- Отравления: препаратами (пиперазином, эрготамином), химическими веществами (формальдегидом, мышьяком).
Причины тонико-клонических судорог
Часто в клинической картине наблюдается смена тонических судорожных сокращений клоническими. Генерализованные смешанные приступы являются типичным признаком эпилепсии и ее тяжелого осложнения – эпистатуса. Возникновение пароксизмальной электрической активности нейронов головного мозга обусловлено широким набором повреждающих факторов:
Генерализованные смешанные приступы являются типичным признаком эпилепсии и ее тяжелого осложнения – эпистатуса. Возникновение пароксизмальной электрической активности нейронов головного мозга обусловлено широким набором повреждающих факторов:
- Церебральная патология: сосудистые нарушения (ОНМК, артериовенозные мальформации, аневризмы), черепно-мозговые травмы, опухоли.
- Инфекционные заболевания: полиомиелит, холера, нейроинфекции (менингит, энцефалит, абсцессы).
- Артериальная гипертензия: почечная эклампсия, судорожная форма гипертонического криза.
- Токсикозы беременности: эклампсия.
- Наследственная патология: лейкодистрофии.
- Интоксикации: никотиновая, наркотическая (амфетамином, кокаином), отравления (фосфорорганическими соединениями, щавелевой кислотой, свинцом).
- Передозировка медикаментов: кофеина, атропина, амитриптилина и др.

Диагностика
Первичное обследование пациента предполагает анализ анамнестической информации (времени начала заболевания, наличия предрасполагающих факторов), выявление объективных признаков. Но с учетом полиморфизма причин судорог лишь по клиническим данным установить верный диагноз не представляется возможным. Поэтому пациенту рекомендуют пройти комплексное обследование:
- Томографию. Для выявления ишемически-геморрагических, воспалительных очагов предпочтительнее делать МРТ мозга. КТ головы хорошо визуализирует опухоли, повреждения и аномалии костей черепа, расширение желудочковой системы. Сосудистые дефекты – мальформации, тромботическую окклюзию, аневризмы – диагностируют при помощи неинвазивной КТ- или МР-ангиографии церебральных артерий.
- Электроэнцефалографию. Исследование биопотенциалов головного мозга дает возможность выявить патологическую активность в виде локальных или генерализованных разрядов (пики, острые волны, комплексы «спайк-волна»).
 Нарушения оценивают при выполнении провокационных проб – фотостимуляции, гипервентиляции. Для лучшего документирования пароксизмов рекомендуют проводить видео-ЭЭГ-регистрацию с миографией.
Нарушения оценивают при выполнении провокационных проб – фотостимуляции, гипервентиляции. Для лучшего документирования пароксизмов рекомендуют проводить видео-ЭЭГ-регистрацию с миографией. - Лабораторные анализы. Причины некоторых судорог устанавливаются на основании анализа крови с определением биохимических показателей (электролитов, глюкозы, почечных, печеночных проб), токсикологического исследования. Подозрение на инфекционную этиологию эпилептиформных пароксизмов требует выполнения серологических тестов (ИФА, РИФ), молекулярно-генетического анализа (ПЦР). Часто проводят клинический и бактериологический анализ ликвора.
Для исключения вероятной кардиальной патологии делают ЭКГ, при токсикозах беременности назначают общий анализ мочи, структурную патологию почек и печени выявляют по результатам УЗИ. Диагностика судорожного синдрома осуществляется врачом-неврологом, но исходя из предполагаемых этиологических факторов, могут привлекаться специалисты смежного профиля. Необходимо дифференцировать первичные и симптоматические эпилептические приступы, отличать их от других пароксизмальных состояний – синкопе, мигрени, тремора и пр.
Необходимо дифференцировать первичные и симптоматические эпилептические приступы, отличать их от других пароксизмальных состояний – синкопе, мигрени, тремора и пр.
Первая помощь при судорогах
Лечение судорог
Помощь до постановки диагноза
Независимо от причин, судороги являются острым состоянием, требующим квалифицированной медицинской помощи. Локальные болезненные спазмы можно устранить самомассажем, пощипыванием, растяжением мышцы. При развитии генерализованного приступа важно оказать пострадавшему первую помощь: подложить под голову валик или подушку, повернув ее на бок, очистить полость рта от пены и слизи, обеспечить доступ свежего воздуха. Бригада скорой помощи купирует пароксизм противосудорожными препаратами, при высокой лихорадке у детей вводят жаропонижающие средства.
Консервативная терапия
Госпитализация необходима всем, у кого припадок развился впервые, при тяжелых и длительных пароксизмах, наличии отягощающей патологии. После верификации диагноза, наряду с симптоматической коррекцией, лечение судорог предполагает устранение причин, воздействие на основные патогенетические моменты их развития. Исходя из клинической ситуации, для купирования приступов и терапии основного заболевания, могут использоваться такие группы медикаментов:
После верификации диагноза, наряду с симптоматической коррекцией, лечение судорог предполагает устранение причин, воздействие на основные патогенетические моменты их развития. Исходя из клинической ситуации, для купирования приступов и терапии основного заболевания, могут использоваться такие группы медикаментов:
- Антиконвульсанты. Лечение парциальных и генерализованных эпилептических припадков проводится ламотриджином, карбамазепином – в монотерапии или комбинации с другими препаратами. Судорожный синдром при органической патологии ЦНС могут лечить вальпроатами, клоназепамом, в неонатальном периоде препаратами выбора являются фенобарбитал, дифенин. Рефрактерный эпистатус требует введения средств для наркоза (тиопентала натрия, пропофола).
- Электролиты. Купирование спазмофилии и гиперкалиемии осуществляется препаратами кальция. Хлоропривную тетанию и гипонатриемию лечат инфузиями натрия хлорида, коррекцию гипомагниемии проводят сульфатом магния.
 Для устранения метаболического алкалоза применяют физиологический раствор, калия хлорид.
Для устранения метаболического алкалоза применяют физиологический раствор, калия хлорид. - Гипотензивные. Для коррекции артериального давления при эклампсии, включая почечную, гипертонических кризах используются периферические вазодилататоры (нитропруссид натрия), бета-блокаторы (эсмолол), ганглиоблокаторы (пентамин, арфонад). Устранить сопутствующий отек мозга помогают диуретики – осмотические (маннит, мочевина), петлевые (фуросемид).
При отравлениях осуществляют антидотную, дезинтоксикационную, инфузионную терапию, абстинентные формы эпистатуса лечат комбинацией антиконвульсантов и нейролептиков. Выявление нейроинфекций требует проведения соответствующей противомикробной (антибактериальной, противовирусной) коррекции, гипогликемию купируют введением глюкозы, пиридоксин-зависимые судороги – витамином B6. В ряде случаев для ослабления судорожной симптоматики рекомендуют кетогенную диету с повышенным содержанием жиров.
Хирургическое лечение
Фармакорезистентные варианты эпилепсии являются показанием для более радикального лечения. Среди нейрохирургических вмешательств практикуют резекции (темпоральную и экстратемпоральную, гемисферэктомию), операции разобщения (субпиальные транссекции, каллозотомию), транскраниальные стимулирующие методы. В результате можно добиться полного прекращения приступов в течение года или существенного снижения их частоты с достижением адекватного контроля.
Среди нейрохирургических вмешательств практикуют резекции (темпоральную и экстратемпоральную, гемисферэктомию), операции разобщения (субпиальные транссекции, каллозотомию), транскраниальные стимулирующие методы. В результате можно добиться полного прекращения приступов в течение года или существенного снижения их частоты с достижением адекватного контроля.
Хирургическим путем лечат и некоторые симптоматические судорожные приступы. При черепно-мозговых травмах и инсультах необходимо раннее вмешательство, направленное на эвакуацию внутричерепной гематомы, декомпрессию церебральных структур. Абсцессы и опухоли мозга также подлежат удалению. Операции внутрисосудистой реканализации – интраартериальный тромболизис, тромбэктомия, ангиопластика со стентированием – призваны восстановить кровоток в ишемизированных участках мозговой ткани.
Из-за чего происходит приступ и какие бывают приступы
Отчего
происходят эпилептические приступы? Что происходит в головном мозге во время судорог?
Электрическая активность
головного мозга – следствие нейрохимических процессов, происходящих в нервных
клетках, а точнее между ними. Одни клетки активируют своих соседей, другие
Одни клетки активируют своих соседей, другие
тормозят. Обычно мозг работает слаженно. Тем не менее, иногда случается так,
что активирующее влияние внезапно резко возрастает, и тогда случается припадок.
Припадок это внезапный мощный разряд электрической активности клеток головного
мозга. Представьте себе большой оркестр. Идёт концерт, и кто-то попеременно
солирует. Все подчиняются дирижеру. Это наш мозг, когда он работает. А солиста
можно сравнить с каким-либо работающим органом (рукой, ногой, лицом). Вдруг
музыканты одновременно начинают играть беспорядочно и очень громко, мы слышим
какофонию. Примерно то же происходит в мозге. Та или иная область мозга
попеременно активна. Те или иные небольшие области мозга солируют и передают
друг другу электрические разряды. Однако по каким-то причинам невидимый дирижер
взмахивает палочкой, и все клетки мозга одновременно издают разряд – это
проявляется генерализованным судорожным припадком с потерей сознания. Если
задействована только часть мозга – приступ может быть фокальным (частичным):
только в руке, ноге, половине тела или лица, или проявляться какими либо
ощущениями. Иногда приступ начинается как фокальный, затем захватывает весь
Иногда приступ начинается как фокальный, затем захватывает весь
организм – генерализуется. Так же возможны и бессудорожные припадки.
Существует множество
разных типов припадков. Некоторые едва заметны или вовсе незаметны, другие —
генерализованные судорожные — видны окружающим и могут нанести вред больному.
Какие ощущения могут быть до, во время и после
эпилептического приступа?
Припадки имеют множество
форм и у разных людей протекают по-разному.
То, как припадок
протекает, зависит от того, какая зона мозга активирована во время приступа,
т.е. в какой зоне возникли неконтролируемые разряды электрической активности.
Обычно припадки у одного и того же человека одинаковы, если только не
встречается два или несколько типов припадков одновременно.
Часть больных может
чувствовать наступление припадка за несколько часов или даже дней, у других
припадок случается совершенно внезапно, и человек не может обезопасить себя.
Часть людей может знать
о начале приступа по изменению настроения, головной боли или другим симптомам и
проявлениям. Это не является припадком, а только его предвестником.
Это не является припадком, а только его предвестником.
У некоторых припадок
начинается с ауры. Аура это уже часть фокального припадка, его начало. Аура
может быть самая разнообразная, в зависимости от части мозга, в которой
припадок начинается. Аура может быть зрительная, слуховая, тактильная – т. е.
человек видит, слышит или ощущает что-либо, затем сознание отключается. (Иногда
случаются изолированные ауры, что расценивается как самостоятельный приступ без
потери сознания). Когда судорожный припадок начинается без ауры, то человек
внезапно теряет сознание, падает, возможен прикус языка, начинаются судороги, в
конце припадка возможно непроизвольное мочеиспускание. Некоторые сразу после
припадка приходят в себя, другие в сознании, но оно спутанное, а кто-то может
спать от нескольких минут до нескольких часов. Также может возникнуть
послеприступная головная боль. На второй день после припадка могут отмечаться
боли в мышцах. Существует множество видов бессудорожных припадков. Одну из них
— ауру (она происходит изолированно), мы уже описали выше. Помимо этого
Помимо этого
существуют: абсансы – замирания на несколько секунд миоклонии — вздрагивания
рук или всего тела атонические приступы – падения без судорог, иногда без отключения
сознания.
Какие бывают приступы
Это очень упрощённое
описание эпилептических приступов*. Надеемся, что оно поможет вам понять
картину вашего заболевания.
Эпилептические приступы делятся на фокальные (парциальные,
частичные) и первично-генерализованные.
Наиболее известные всем приступы эпилепсии – первично-генерализованные
приступы. При генерализованном приступе эпилептический разряд охватывает
одновременно весь мозг.
Генерализованные
приступы подразделяются на
- Абсансы (ранее называлось petit mal) – отключение
сознания на несколько секунд (иногда могут сопровождаться миоклониями). Подробнее об абсансах. - Миоклонии — вздрагивания в руках или всём теле.
Больной может ронять предметы и, даже падать без потери сознания (могут
переходить в генерализованный судорожный припадок), - Первично-генерализованные
судорожные приступы
– могут
начинаться внезапно сами по себе или наступают после серии абсансов и
миоклоний. Иногда эти приступы могут наблюдаться у одного и того же больного.
Иногда эти приступы могут наблюдаться у одного и того же больного.
Другой тип приступов
– фокальные.
При фокальном приступе эпилептической активностью охвачена какая-то часть
мозга, и в зависимости от этого, приступ может быть моторным (судороги в одной или
двух конечностях, лице), сенсорным (ощущения
– вкусовые, зрительные, слуховые и другие).
Если во время приступа эпилептическая активность распространяется на весь мозг,
фокальные приступы могут переходить в судорожные с потерей сознания – тогда
такой приступ называется вторично-генерализованным.
Так же они могут переходить в приступы с отключением сознания без судорог –
такие приступы называют сложными
парциальными, и сложный парциальный также может генерализоваться
(перейти во вторично-генерализованный).
Т.е. мы имеем 3 вида фокальных приступов
- Простые фокальные – без потери сознания
- Сложные фокальные (сложные парциальные,
комплексные парциальные) – с отключением сознания от десятков секунд до
нескольких минут, без судорог.
- Вторично-генерализованные приступы, начинающиеся как
простой или сложный фокальный, а затем приводящие к генерализованному судорожному
приступу.
*При создании этого очень упрощённого описания мы опирались на классификацию
эпилептических приступов Международной противоэпилептической лиги (ILAE) 1981
года.
Виды эпилепсии и характеристика заболевания
Эпилепсия – одна из самых распространенных болезней. Она носит хронический характер и может проявиться у человека любого возраста. Ее симптомы определяются типом патологии, но во всех случаях главным признаком становятся судорожные припадки, выражающиеся в неконтролируемом сокращении тех или иных мышц на теле. Именно они создают больше всего проблем для повседневной жизни больного. Чтобы разобраться в остальных симптомах, нужно знать, какие бывают виды эпилепсии, но перед знакомством с ними стоит также уделить внимание основной информации об этой болезни.
Основная информация
Под эпилепсией понимают хроническую болезнь нервной системы человека, которая отличается эпизодическими эпилептическими припадками, затрагивающими двигательную, психическую, сенсорную и вегетативную функции. Такие проявления называют припадками. Они происходят при резкой электрической активизации нейронов внутри мозга. Симптоматика зависит от очага разряда и его силы.
Такие проявления называют припадками. Они происходят при резкой электрической активизации нейронов внутри мозга. Симптоматика зависит от очага разряда и его силы.
Формы
Основная классификация эпилепсий была создана еще в 1989 году. Именно она применяется современными врачами для постановки диагноза и точного определения будущего лечения. Всего в нее входит 4 группы эпилептических припадков, внутри которых присутствуют еще и другие разновидности болезни. Какие именно типы эпилепсии выделяют:
- Локальные – могут называться локализационными и парциальными, внутри группы выделяют идиопатические и симптоматические с отдельными видами. Все они проявляются при нейронной активности в одном очаге.
- Генерализованные – также разделяются на идиопатические и симптоматические, внутри которых есть свои виды (синдром Уэста, абсансная и т.д.). При таких эпилепсиях активность нейронов распространяется за пределы первоначальной локализации.
- Недетерминированные – включают конвульсии младенцев и различные синдромы.
 Характеризуются совмещением особенностей локализационных и генерализованных эпилептических припадков.
Характеризуются совмещением особенностей локализационных и генерализованных эпилептических припадков. - Иные синдромы – подобные эпилепсии могут описывать судороги от токсических нарушений, травм, а также других особых условий, вызвавших приступ. К ним относят припадки именно по первопричине или особым проявлениям.
Идиопатическими называют те эпилепсии, причина которых не была установлена. Зачастую они являются наследственными. К симптоматическим видам можно отнести только те припадки, для которых была точно установлена первопричина. Например, были найдены нарушения внутри мозга. Иногда отдельно выносят криптогенные эпилепсии – те приступы, причина которых неизвестна, а возможность наследственной передачи полностью отсутствует.
Причины
В выявлении болезни этиология играет важную роль. Именно от нее зависят прогноз и будущее лечение. Все виды эпилепсии делятся на врожденные и приобретенные. В первом случае заболевание будет преследовать человека с момента рождения, а во втором появится в течение жизни.
Причины врожденной эпилепсии кроются в воздействии негативных факторов на малыша во время беременности его мамы. Всего их 4:
- Гипоксия при внутриутробном развитии;
- Неполноценное формирование структур мозга;
- Инфекционные болезни при вынашивании;
- Травмы, полученные в процессе родов.
Приобретенная эпилепсия появляется вследствие воздействия неблагоприятных внешних условий. Причин, по которым она может появиться, довольно много:
- Новообразования мозга любого типа;
- Перенесенный инсульт;
- Черепно-мозговые травмы;
- Развитие рассеянного склероза;
- Заражение серьезными инфекциями;
- Прием некоторых медицинских препаратов;
- Злоупотребление спиртными напитками или прием наркотиков.
Фактором риска может стать генетическая предрасположенность, т.е. болезнь эпилепсией одного из близких родственников. В таких случаях припадки могут проявиться далеко не сразу после рождения, что усложняет выявление настоящей причины развития заболевания.
Существует менструальная эпилепсия, которая регулярно возникает у женщин перед или во время менструации.
Приступы, лечение
Все типы эпилепсии имеют схожие черты. Каждый из них характеризуется идентичными проявлениями приступов и основными их составляющими. При этом первая помощь и лечение большинства типов болезни так же очень близки. Поэтому знать их должен каждый, кто хочет защитить себя от такого недуга.
Приступы
Основой клинической картины при эпилепсии становятся припадки. Они могут проявляться разным образом или иметь дополнительные симптомы, но генерализовать болезнь принято именно по ним.
Иногда человек может самостоятельно определить, через сколько времени произойдет приступ. В таких случаях за несколько часов или 1-2 дня до припадка появляются первичные симптомы. Среди них могут быть головные боли, нарушения аппетита, плохой сон или нервозность. Непосредственно перед приступом распознавать приближение эпилепсии можно по появляющейся ауре. Она длится несколько секунд и определяется для каждого больного своими особыми ощущениями. Но ауры может и не существовать, а припадок будет происходить внезапно.
Она длится несколько секунд и определяется для каждого больного своими особыми ощущениями. Но ауры может и не существовать, а припадок будет происходить внезапно.
Эпилептический приступ начинается с утраты сознания и падения, что зачастую сопровождается легким вскриком, который вызывает спазм при сокращении диафрагмы и мышечных тканей внутри груди. Начальные судороги при эпилепсии в описании одинаковы: туловище с конечностями сводятся и тянутся, при этом голова загибается назад. Они появляются сразу же после падения и длятся не более 30 секунд. Во время сокращения мышц дыхание приостанавливается, вены на шее распухают, кожа лица значительно бледнеет, челюсть сжимается. Затем на смену тоническим приходят судороги клонические. Конвульсии становятся повторяющимися и толчкообразными, затрагивают туловище, все конечности и шею. Они могут длиться несколько минут, при этом человек дышит хрипло, у него может пойти пена изо рта с частичками крови. Постепенно приступ ослабевает, но в это время эпилептик не реагирует на людей или какие-либо внешние раздражители, его зрачки увеличиваются, защитные рефлексы не проявляются, иногда может произойти случайное мочеиспускание.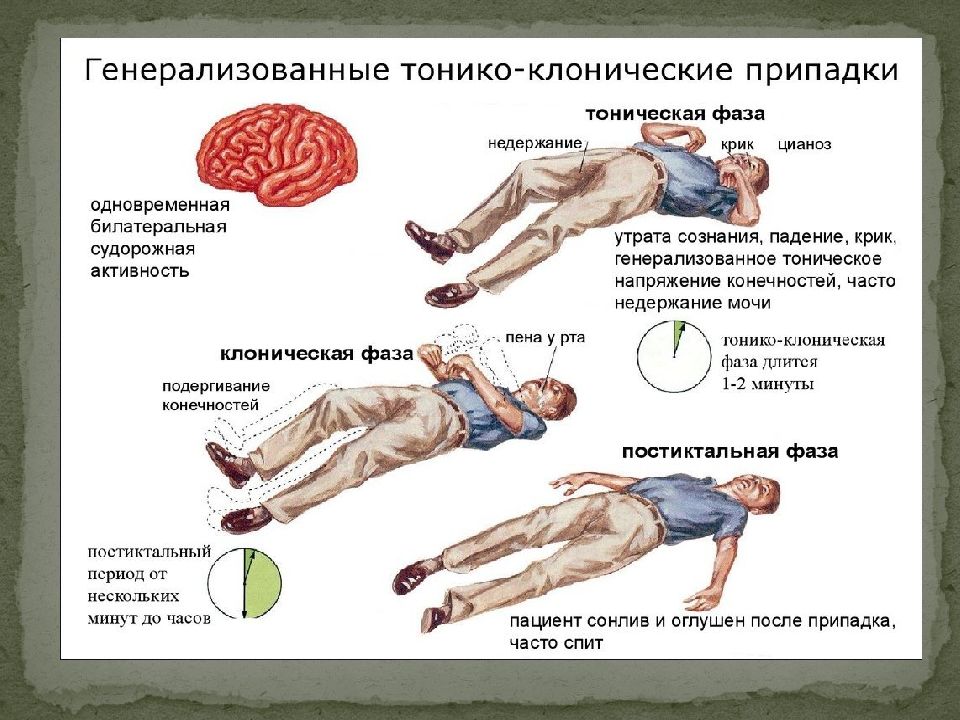 После этого больной приходит в сознание, но не понимает, что что-то произошло.
После этого больной приходит в сознание, но не понимает, что что-то произошло.
Первая помощь
Оказание первой помощи имеет большое значение. Поэтому проходить мимо человека, упавшего на улице с таким приступом, не следует. Некоторые не могут смотреть на конвульсии подобного характера и способны сами потерять сознание – тогда следует позвать на помощь другого прохожего. Схема действий такая:
- Уложить больного горизонтально и максимально ровно.
- Положить его голову на что-нибудь мягкое.
- Разделить челюсти мягкой тканью.
- Наклонить больного на бок, приоткрыть ему рот.
- Обеспечить поддержание такого положения до приезда скорой.
Не стоит сдавливать больного, пытаясь предотвратить конвульсии, т.к. это нанесет еще больше вреда. Если скорую вызвать некому, то делать это нужно параллельно оказанию первой помощи, чтобы врачи приехали максимально быстро.
Лечение
Перед началом лечения очень важно установить точный тип эпилепсии и первопричину ее возникновения. Для это используются ЭЭГ и МРТ. Также проводится беседа с самим пациентом и его близкими. Дополнительно потребуется пройти обследование невролога. Только после этого получится поставить окончательный диагноз и перейти к лечению.
Терапия при эпилепсии всегда носит продолжительный характер. Болезнь не может проходить быстро, из-за чего больным приходится принимать лекарства на протяжении многих лет. Они обеспечат улучшение состояния, а также помогут избежать новых приступов. Некоторые типы заболевания вообще не поддаются лечению, а прием лекарств становится единственным способом поддержания нормальной жизни.
Эпилептикам назначают препараты трех групп:
- Противосудорожные;
- Антибиотики;
- Витаминные комплексы.
Зачастую врачам приходится очень долго подбирать препараты для каждого пациента индивидуально. В большинстве случаев назначают одно из следующих средств: «Дифенин», «Гексамидин», «Диазепам», «Энкорат», «Хлоракон».
Также эпилептикам следует отказаться от серьезных умственных и физических нагрузок, приема спиртного и сильных лекарств против других болезней. Рекомендуется для них и диета. Она подразумевает сокращение количества потребляемых соли и приправ, а также запрет на кофе и какао.
Типы генерализованных и парциальных припадков
Генерализованные приступы характеризуются тем, что активизация нейронов затрагивает не только основной очаг, являющийся начальной точкой, но и другие участки мозга. Виды таких эпилептических припадков встречаются довольно часто. Среди них можно выделить 4 основных:
- Генерализованные тонико-клонические. Представляют собой классическую картину эпилепсии. У больного происходит потеря сознания с падением и вскриком, вытягиваются конечности, закатываются глаза с головой, замедляется дыхание, синеет кожа, потом начинаются толчкообразные судороги с последующим медленным восстановлением. После приступа сохраняется слабость и ощущение разбитости. Часто возникает при генетической предрасположенности или алкоголизме.
- Абсансные. Отличаются отсутствием привычных судорог. У больного время от времени выключается сознание на короткий промежуток времени (не более 20 сек), но он остается в положении стоя и не падает. При этом он не двигается, его глаза становятся «стеклянными», никакие внешние раздражители не могут на него повлиять. После приступа человек о случившемся не подозревает и дальше шагает, словно ничего не было. Встречается такая эпилепсия чаще в детских возрастах.
- Миоклонические. Характеристикой такой эпилепсии становятся короткие сокращения мышечных тканей в отдельных или сразу всех частях тела. Она может проявляться в виде неконтролируемого движения плечами, кивания головой, размахивания руками. Припадки длятся меньше минуты, чаще проявляются в возрасте от 12 до 18 лет. Сильнее всего пострадать от них может подросток.
- Атонические. Больной при таком приступе неожиданно теряет тонус и падает, а сам припадок длится менее одной минуты. Иногда недуг может затронуть только одну часть тела. Например, нижнюю челюсть или голову.
Проявления припадков парциального типа определяются точной локализацией проблемы. Но в большинстве случаев очень схожи. Они могут возникнуть у человека любого возраста. Всего выделено три основных вида таких эпилепсий, но они могут разделяться на более уточненные разновидности. К главным относят:
- Простые. Во время приступа человек не теряет сознание, но у него появляются другие симптомы. Ползанье мурашек с покалыванием и онемением, ощущение противного привкуса во рту, нарушения зрения, учащение сердечного ритма, скачки давления, неприятные чувства в животе, изменение цвета кожи, беспричинный страх, сбой речи, психические отклонения с ощущением нереальности – многое из этого может возникнуть одновременно.
- Сложные. Сочетают в себе симптомы простых приступов, а также нарушение сознания. Во время припадка больной сознает происходящее, но взаимодействовать с окружающим миром не может, а после возвращения к нормальному состоянию он все забывает.
- С генерализацией. Это обычные парциальные приступы, которые через некоторое время превращаются в тонико-клонические, вызывая все сопутствующие проявления. Длительность припадка составляет до 3 минут. Чаще всего после эпилепсии человек просто засыпает.
Иногда парциальную эпилепсию врач по неопытности может спутать с другими заболеваниями, из-за чего пациент получит неправильное лечение, которое приведет к ухудшению состояния. Поэтому важность диагностики при подобных симптомах особенно важна.
Женщины с эпилепсией часто сталкиваются с учащением приступов во время менструации. Мужчины же страдают от снижения тестостерона.
Типы идиопатических припадков
Особого внимания из всех разновидностей эпилепсии заслуживают идиопатические припадки. Среди них встречаются приступы трех основных групп (локализационные, генерализованные и недетерминированные), но сами подвиды этого типа болезни являются более узкими и имеют свои особенности. Таких видов довольно много:
- Детские абсансные. Ребенок во время такого приступа просто отключается от окружающего мира и никак не реагирует на попытки привлечь внимание. Припадки длятся недолго, но способны повторяться несколько раз за день. Обычно возникают у детей от 4 до 10 лет.
- Юношеские абсансные. Проявляются так же, как у детей, но приступы могут происходить лишь 2-3 раза в неделю. При этом часто припадку предшествует повышение температуры тела. Такая болезнь легко лечится, но может быть перепутана с тонико-клинической, т.к. часто начинается именно с нее, а уже потом переформируется.
- Доброкачественные семейные. Проявляется у новорожденных, встречается довольно редко. Выявить можно по остановке дыхания и подергиванию отдельных мышц на теле. У малыша может появиться сильный плач. Изредка болезнь перетекает в тонико-клоническую.
- Роландические. Одна из самых распространенных эпилепсий у детей, она проявляется в возрасте от 3 до 13 лет, чаще всего от нее страдают мальчики. Приступы происходят практически всегда ночью, вызывают проблемы с дыханием, онемение ротовой полости, судороги по всему телу, нарушения речи и увеличенное слюноотделение.
- Детские с пароксизмами в затылке. Чаще замечаются в возрасте от 3 до 12 лет. Чем младше ребенок, тем тяжелее приступы. Симптоматика включает нарушения зрения, боли в голове, тошноту, яркие судороги по всему телу или его половине. Обычно приступ случается при утреннем пробуждении. Если впервые болезнь проявилась у ребенка старше 3 лет, то конвульсии будут намного слабее.
- Синдром Янца. Описывается подергиванием отдельных мышц. Чаще всего затрагивает руки и плечи, заставляя их выполнять повторяющиеся бесконтрольные движения. Иногда перерастает в генерализованные виды эпилепсии. Может проявляться от повторения лишь раз в месяц до ежедневных случаев. С ней сталкиваются, как правило, подростки. Стать причиной очередного припадка может недостаток сна, стресс, страх или алкоголь.
- Совмещенные с генерализованными симптомами. Часто происходит классическим генерализованным приступом, может совмещать в себе разные типы других эпилепсий. Проявляется от одного раза в год до еженедельных припадков. Вылечиваются от нее практически 100% больных. Первые проявления можно заметить уже в подростковом возрасте.
Все виды приступов эпилепсии такого типа проявляются именно в детском возрасте, что объясняется ее врожденностью. Иногда первые признаки болезни могут возникнуть уже после окончания школы, но она все равно останется идиопатической.
Типы симптоматических припадков
Эпилепсии такого типа возникают у людей при негативном воздействии на их мозг в любой момент жизни. Часто причиной становится черепно-мозговая травма или развитие серьезных патологий. Если основная болезнь требует лечения, то ей следует уделять не меньше внимания, чтобы исключить рецидив приступов. Какие они бывают:
- Кожевниковские. Характеризуются судорогами в верхних конечностях или лице, которые могут проявляться с разной силой. Сам приступ способен длиться несколько дней подряд, ослабевая в ночное время. После его прекращения в задействованных мышцах появляется сильная слабость. Как правило, страдает только одна сторона тела.
- Инфантильные спазмы. Детский тип эпилепсии, проявляющийся в первые 12 месяцев жизни. Проявляется подергиванием туловища, при котором ребенок непроизвольно поворачивает голову, сгибает конечности, а также скручивается. Часто такая болезнь приводит к умственной отсталости.
- Синдром Ленокса-Гасто. Припадки характеризуются отключением сознания, сгибанием коленных суставов, опусканием головы, подергиванием кистей. В некоторых случаях больной роняет все, что перед приступом держал руками. Наиболее часто встречается у детей возраста 1-5 лет.
- Лобно-долевые. Приступы всегда резкие, длятся менее половины минуты, внезапно прекращаются. Чаще возникают ночью. Во время припадка части тела активно работают в виде повторяющихся движений. Иногда происходит непроизвольное мочеиспускание.
- Височно-долевые. Во время припадка могут появиться простые моторные нарушения (взмахи руками, поглаживания, хватание всего вокруг) или обычные судороги. У большинства больных возникает ощущение вымышленности происходящего, появляются галлюцинации, связанные с запахом и вкусом. Взгляд во время припадка пустой и застывший, человеку становится страшно. Длительность приступа составляет менее 2 минут.
- Теменные. У больных появляются сенсорные припадки, выражающиеся в ощущении замерзания, зуде, покалываниях, онемении, а также галлюцинации, чувство перемещение частей тела по туловищу, потеря ориентации в пространстве. Припадок длится около двух минут. Он может повторяться несколько раз за один день. Больше всего ему подвержены взрослые люди.
- Затылочные. Главным отличием таких припадков становится сильное нарушение зрительной функции. Больные видят вспышки, несуществующие предметы, теряют части картинки, в некоторых случаях — возможность что-либо рассмотреть. После этого происходит обычный приступ, вызывающий судороги. У многих начинается дрожание век и глаз. После возращения в нормальное состояние ощущаются разбитость и головная боль.
Симптоматические припадки поддаются терапии, но в некоторых случаях добиться полного выздоровления не удается. Точный прогноз зависит от первопричины болезни, ее протекания и восприимчивости к лекарственным средствам.
Приступ посттравматической или алкогольной эпилепсии может возникнуть как сразу после взаимодействия с первопричиной, так и по прошествии некоторого времени.
Есть ли причины для беспокойства
Все виды судорог при эпилепсиях могут быть опасны. Особенно для тех, кто теряет сознание или падает во время приступов. Поэтому при любом варианте болезни лечиться нужно обязательно. Если случился хотя бы один припадок, следует сразу же обратиться к доктору для прохождения диагностики и начала лечения.
Приступ эпилепсии у человека: причины, симптомы, лечение
Еще с древних времен была известна «падучая болезнь». От нее страдали как бедные люди, так и представители знати. Но раньше медики не знали, как избавиться от этого заболевания и придавали ему и его симптомам магическое значение. В настоящее время разработано много способов, с помощью которых человек с эпилепсией может чувствовать себя полноценным членом общества. О том, что такое приступ эпилепсии, какими он характеризуется симптомами и почему возникает, как проводится диагностика и как от недуга избавиться – расскажем далее.
Что называется эпилепсией
Этим термином называется хроническая болезнь, локализованная в нервной системе. При ней поражается мозг, и у человека возникает патологическая предрасположенность к судорожным приступам с потерей сознания. Медики отмечают, что первые признаки эпилепсии обычно возникают у пациентов в детском возрасте, а также у подростков.
Эпилепсия – это результат гиперсинхронного разряда, образованного в группе нейронов головного мозга. В пораженном участке возникает повышенная судорожная готовность из-за особенностей обменных процессов. Специфичность ее в том, что это не основная причина появления данного недуга.
Также приступ эпилепсии возникает из-за:
- частого получения человеком травм головы;
- появления новообразований и структурных изменений в мозге;
- возникновения пренатальных осложнений, которые могут угрожать здоровью будущего малыша;
- плохой наследственности.
Медики разделяют эпилепсию на:
- Первичную. Еще ее называют самостоятельной, идиопатической, криптогенной.
- Вторичную или симптоматическую. Такая форма болезни свидетельствует о том, что в голове имеются другие врожденные или приобретенные патологии.
Болезнь сопровождается разными симптомами, зависящими от причины, которая вызвала эпилептические приступы.
Припадки и дети
Анатомия детей такова, что они очень остро реагируют на изменения во внешней и внутренней среде. Благодаря этому, даже обычное повышение температуры может спровоцировать развитие у них эпилепсии. Медиками отмечено, что дети в 3 раза чаще страдают от приступов по сравнению со взрослыми. Это происходит из-за перенесенных пренатальных и перинатальных травм и их последствий. К ним следует отнести:
- травму головы, полученную младенцем при родах;
- развитие гипоксии мозга;
- проявление во время беременности инфекционных болезней: развитие токсоплазмоза, цитомегалии, краснухи. Инфекция может передаться малышу от матери.
Помните, что если у ребенка впервые возник приступ эпилепсии, то очень высокий шанс его повторного появления. Поэтому родителям новорожденного при возникновении у него первого приступа следует незамедлительно обратиться к специалисту за неотложной помощью. Если лечение проведено не будет, то это приведет к появлению повторных припадков, обострению возникших симптомов и даже к смерти малыша.
Родителям также следует помнить о том, что частые судороги у новорожденных детей различной степени могут провоцировать развитие эпилепсии.
Часто родители задают врачу вопрос о том, как проявляется эпилепсия у маленьких детей? В целом, первые признаки эпилепсии у детей следующие:
- ребенок теряет сознание;
- у него возникают конвульсии по всему телу;
- он может непроизвольно начать мочиться или опорожнять кишечник;
- у малыша перенапрягаются все мышцы, ноги могут резко выпрямляться, а руки сгибаться;
- он начинает хаотично двигать всеми частями тела: дергать руками и ногами, морщить губы, закатывать глаза.
Помимо появления у ребенка судорожного синдрома, его также могут беспокоить абсансы, атонические приступы, детские спазмы и ювенильные миоклонические припадки.
Рассмотрим данные синдромы более подробно.
При появлении абсансов ни взрослый человек, ни ребенок не теряют равновесия, у них нет конвульсий. При данном синдроме пациент может лишь менять резко свое поведение: замирать на некоторое время, взгляд становится отрешенным, реакции на воздействие нет. Длится такая стадия от 2 до 30 секунд.
Абсансная эпилепсия часто появляется у маленьких девочек после 6 — 7 лет. Когда организм ребенка растет, то приступы возникают реже и перетекают в другой тип недуга.
Для атонического приступа характерна потеря равновесия и расслабление всего тела. Пациент чувствует себя вялым, сонливым. Излишняя активность приводит к его падению и ушибу головы. Часто пациенты симптомы атонического синдрома путают с обычным обморочным состоянием.
Развитие детского инфантильного спазма характеризуется следующими признаками: малыш кладет руки на грудь, наклоняет голову и все тело вперед, резко выпрямляет нижние конечности. Такие спазмы появляются у детей младше 3 лет преимущественно в первой половине дня, после того, как малыш проснулся.
Развитие ювенильных миоклонических приступов характерно для подростков в возрасте от 13 до 15 лет. При них у пациента возникают непроизвольные подергивания нижних и верхних конечностей, особенно это происходит за 1 час до пробуждения.
Взрослые люди
Приступы часто возникают у лиц старше 20 лет и протекают они в симптоматической форме.
Почему у взрослых появляются эпилептические приступы? Причин бывает несколько:
- частые травмы головы;
- появление в данной области новообразований, аневризмов;
- возникновение инсульта, абсцессов мозга;
- распространение в организме таких заболеваний как менингит, энцефалит, воспалительный гранулематоз. Для диагностики пациенту проводится энцефалограмма или ЭЭГ.
Психосоматическая болезнь выражается у человека различными припадками, которые зависят от места поражения:
- Если болезнь располагается в лобной, теменной, височной, затылочной части, то приступы носят название фокальные, парциальные.
- Если нарушена биоэлектрическая активность мозга, то это говорит о развитии генерализованных приступов эпилепсии: абсансов, тонико-клонических, миоклонических, клонических, тонических, атонических.
Часто пациентов мучают обширные эпилептические приступы. Они возникают очень быстро. При приступах эпилепсии у больного появляются следующие симптомы:
- Резко появляются необычные ощущения и эмоциональная неустойчивость. Врачи отмечают, что это говорит о начале приступа.
- Человек теряет равновесие, падает на землю и кричит. Это явление свидетельствует о спазмах в голосовой щели и сокращении диафрагмы.
- У него останавливается дыхание, возникает тоническая судорога, длящаяся от 15 до 20 секунд. При судороге мышцы находятся в напряженном состоянии, все тело, все конечности выпрямляются, пациент может запрокинуть голову назад.
- На шее у пациента набухает вена, зубы сцеплены, кожные покровы лица приобретают бледный оттенок.
- Далее возникает клоническая фаза. Она длится от 2 до 3 минут. У пациента возникают судороги по всему телу. При этом у него западает язык, скапливается слюнная жидкость, дыхание становится еле уловимым. В конце данной фазы кожные покровы приобретают нормальный оттенок, но из ротовой полости начинает выделяться пена.
- Затем судороги утихают и тело расслабляется.
- Когда приступ стихает, то зрачки человека становятся шире, они не двигаются, зрение ухудшается, пострадавший может начать непроизвольно мочиться.
- В конце приступа больной приходит в сознание, может подняться, он чувствует себя разбитым, вялым, сонливым. После приступа эпилепсии пациент о том, что могло произойти, не знает.
Врачи отмечают, что перед появлением эпилептического приступа (за 1-2 дня) у человека может сильно болеть голова, он плохо себя чувствует, раздражителен.
Если приступы появляются часто и приход в сознание не наступает, то медики говорят о развитии эпилептического статуса.
Врачи отмечают, что фокальные приступы часто возникают из-за появления новообразований в височной области. При этом пациента часто тошнит, рвет, у него появляется боль в желудке, в сердце, учащается сердцебиение, выделяется много пота, ему трудно дышать. Дополнительно у пациента нарушается сознание: он дезориентирован в пространстве, не может обнаружить связь будущего с настоящим, его действия непредсказуемы, человек становится неузнаваемым, он не идет на контакт с окружающими людьми.
Височная эпилепсия длится от 2 минут до 2 дней. Долгая височная эпилепсия приводит к появлению у пациента опасных осложнений.
Лечим болезнь щадящими методами
Лечить эпилепсию можно 3 способами:
- консервативными методами;
- хирургической операцией;
- средствами из народной медицины.
Медики констатируют, что в 50-80% случаев от эпилептических припадков можно полностью избавиться. Но это происходит только тогда, когда пациент во время излечения наблюдается у врача. Отмечено, что вовремя диагностированная и вылеченная болезнь у 60% пациентов привела к тому, что ее признаки не появлялись на протяжении 2-5 лет.
Принцип лечения щадящими методами основывается на применении противоэпилептических медикаментов.
Основные принципы терапии заключаются в следующем:
- Выявить причины возникновения эпилепсии, проведя грамотно дифференциальную диагностику с использованием процедур МРТ и КТ, которая помогает определить форму недуга и особенности приступов, поставить верный диагноз. Благодаря этому можно выбрать правильные препараты.
- Устранить факторы, которые могут оказывать влияние на появление у человека припадков. Это исключение алкогольных напитков, перенапряжений, гипертермии, недосыпаний. Помните, что алкоголики чаще других подвержены данному заболеванию. Частое употребление спиртных напитков приводит не только к развитию алкоголизма, но и к появлению эпилептических припадков.
- Купировать приступ или эпилептический статус. Для достижения эффекта используются противосудорожные таблетки, и оказывается первая помощь при появлении у человека припадков. При этом необходимо контролировать проходимость воздуха по дыхательным путям, предотвращать прикусывание языка и снижать риск возникновения у больного чмт. При повышении у пациента температуры тела ему назначаются жаропонижающие препараты.
Какие существуют лекарства против эпилепсии
Для того, чтобы назначенные врачом лекарства смогли помочь избавиться от приступов эпилепсии, больному требуется соблюдать следующие правила:
- Употреблять их по схеме и в дозировке строго назначенной специалистом.
- В том случае, если пациенту требуется поменять медикамент на аналогичный препарат, то для совершения данного действия, ему необходимо обратиться к специалисту.
- Пациенту нельзя отменять, увеличивать или уменьшать дозировку самостоятельно.
- Если у больного появились перепады настроения или изменилось общее самочувствие, то ему нужно обо всех изменениях сообщить лечащему врачу.
Помните, что, выполняя вышеописанные рекомендации, можно быстро избавиться от приступов эпилепсии и употреблять в дальнейшем только один медикамент.
Что же применяют при появлении приступов?
Первоначально пациенту назначаются противоэпилептические медикаменты в небольшой дозировке. Если у человека не пропадают припадки, и его состояние здоровья не нормализуется, то врач увеличит ему назначенную дозу. Употреблять ее нужно до тех пор, пока состояние здоровья пациента не улучшится.
Парциальные припадки лечатся:
- Карбамезапином. В этом случае используются: Финлепсин, Карбамазепин, Зептол, Тимонил, Тегретол, Карбасан, Актинервал.
- Вальпроатом. Препараты: Конвулекс, Конвулекс Ретард, Депакин Хроно, Энкорат-Хроно, Вальпарин Ретард.
- Фенитоины: Дифенин.
- Фенобарбиталы: Люминал.
Карбамезапины и вальпроаты считаются медикаментами, которые назначаются в первую очередь. Фенотоины и фенобарбиталы обладают большим количеством противопоказаний, поэтому они используются медиками очень редко.
Карбамазепины применяются по 600-1200 мг, а вальпроаты – по 1000-2500 мг. Последние лекарства следует употреблять по 2-3 раза в день.
Помимо этого, пациенту назначают пролонгированные лекарства ретардной формы. Данные препараты применяют 1-2 раза в сутки. К ним относится: Депакин Хроно, Тегретол-ПЦ, Финлепсин Ретард.
Если у человека возникают генерализованные приступы, то ему назначают вальпроаты и карбамазепин. При появлении идиопатической генерализованной эпилепсии используются вальпроаты.
Для купирования абсансов применяют Этосуксимид. Если возник миоклонический припадок, то Карбамазепин и фенитоин не используются, так как эффекта от такого лечения не будет.
Сейчас медики применяют новые противоэпилептические медикаменты. Это: Ламотриджин, Тиагабин.
Помните, что если эпилептические припадки пропали и не появляются в течение 5 лет, то применять медикаменты больше не требуется. Но не следует забывать о том, что дозировка снижается постепенно.
При появлении у пациента эпилептического статуса его лечат такими препаратами, как Седуксен, Диазепам. Их требуется вводить внутривенно. Но перед введением 10 мг лекарства разводят в 20 мл 40% раствора глюкозы. Второй раз препарат вводится через 10-15 минут после первой инъекции.
Если сибазон не оказывает должного эффекта, то используется Гексенал, Фенитоин, тиопентал натрия. Помните, что 1 грамм последнего препарата растворяется в 1-5% физрастворе. После того как введено 5-10 мл лекарства, следует сделать паузу на 1 минуту и далее продолжить введение. Это поможет предотвратить риск остановки дыхания и появления гемодинамики.
Если внутривенное использование медикаментов не дало должного эффекта, то применяется ингаляционный наркоз. Однако не следует забывать о том, что лицам, находящимся в коме и имеющим нарушенное дыхание, его использовать крайне нежелательно.
Как быстро избавиться от припадков
Хирургические операции проводятся тогда, когда появляется очаговая эпилепсия симптоматического происхождения. Она вызвана ростом новообразований, аневризмов, абсцессов и иных врожденных патологий, локализованных в коре головного мозга. Процедура проводится с использованием местной анестезии. Это помогает контролировать состояние здоровья больного и предотвратить появление нарушений в функционально-важных участках мозга: в речевой и двигательной зоне.
Помните, что хирургическая операция помогает быстро избавиться от височной эпилепсии. С этой целью проводится резекция или избирательное удаление гиппокампа, миндалевидного тела. Многие пациенты отмечают, что после проведенного медицинского вмешательства приступы недуга исчезают.
Если у ребенка недоразвито одно из полушарий мозга или развивается гемиплегия, то ему необходимо удалять пораженные участки мозга полностью.
Для разрыва межгемисферных связей и предотвращения развития генерализационного припадка применяется каллезотомия.
Народная медицина
Народные средства от эпилепсии используются в качестве дополнения к методам традиционной медицины и доврачебной помощи больному. Они помогают сделать симптомы более легкими, снизить частоту приступов. Помимо этого, народные рецепты усиливают эффект от использования антиконвульсантов и способствуют укреплению организма.
Рассмотрим несколько способов приготовления средств народной медицины.
- Готовим специфический сбор: для этого нужно смешать лаванду, мяту, валерьяну, примулу. Травы требуется залить 1 стаканом кипятка. Далее состав отставляется в сторону на 15 минут, и затем цедится. Настой необходимо пить 3 раза в сутки, за 30 минут до еды.
- Делаем водный настой: для него требуется взять 100 грамм пустырника и залить его 500 мл кипяченой воды. Полученный состав нужно настаивать 2 часа. Далее он процеживается, и употребляют его 4 раза в сутки перед едой.
- Готовим спиртовой настой: для него следует взять сушеные листья белой омелы и залить их 96% спиртом в соотношении 1:1. Полученный состав необходимо настаивать 7 дней в темном, теплом углу квартиры. Употреблять состав нужно по 4 капли в утренние часы. Курс составляет 10 дней. Далее делается перерыв на 10 дней, и затем курс следует повторить.
Помните, что принимать народные средства можно только после консультации со специалистом. Если пациент решил их употреблять самостоятельно, то ему обязательно нужно следить за своим состоянием здоровья и тем, как протекает болезнь. Если приступов стало больше, они кажутся продолжительными по времени или симптомы при неврологических судорогах стали активнее, то больному нельзя откладывать визит к невропатологу.
Можно ли предотвратить появление эпилептических приступов
Помните, что если нервная система перевозбуждена, и у человека есть в организме серьезные болезни, то его часто будут мучить эпилептические приступы.
Что же провоцирует перевозбуждение нервной системы? Это:
- развитие умственной и физической перегрузки;
- частые стрессовые ситуации;
- возникновение у пациента бессонницы;
- частое употребление им спиртных напитков в большом количестве.
Врачи отмечают, что главное для любого человека, в том числе страдающего от эпилепсии – это здоровый сон.
Сколько же должны спать люди? Врачи выделяют следующие показатели для каждой группы людей:
- для школьников – от 8 до 10 часов;
- для взрослых людей норма сна составляет 8 часов;
- для лиц пожилого возраста норма варьируется от 6 до 7 часов.
Помните, что независимо от того, к какой категории относится человек, если он страдает от частых эпилептических припадков, то к вышеописанным показателям следует еще прибавить 1-2 часа. В том случае, если больной не может уснуть, перед сном ему желательно погулять несколько минут на улице. Если данный способ не помог, медики рекомендуют принять успокоительное средство. Для этих целей используется настои с валерьяной, боярышником, пионом.
Молодым людям, страдающим от эпилепсии, не следует забывать о том, что если во время работы у них перед глазами появились яркие белые пятна, то это может свидетельствовать о начале приступа. Для того, чтобы его предотвратить, не следует посещать дискотеки и иные увеселительные мероприятия с яркими вспышками света. В домашней обстановке у людей с эпилепсией должны быть на окнах плотные шторы. Также им рекомендуется носить антибликовые очки и полностью отказаться от громкой музыки. Наоборот, медики таким людям советуют слушать тихую, расслабляющую и классическую музыку, звуки природы. Такие мелодии помогают войти в гармонию со своим телом и успокоить нервную систему.
В летний период людям, страдающим от эпилептических припадков, необходимо следить за тем, чтобы их голова была закрыта головным убором. Загорать эпилептикам можно, но только с осторожностью. Лучше принятием солнечных ванн заниматься в утренние и вечерние часы. В данный период солнце менее активно.
Сидеть долго за компьютером людям с эпилепсией не рекомендуется. Если по долгу службы данное действие осуществить невозможно, то рекомендуется раз в 1 час делать перерыв на 15-20 минут. Во время перерыва желательно сходить на улицу или заняться гимнастикой.
Спортсменам с эпилептическими припадками нежелательно заниматься следующими видами спорта:
- борьбой;
- плаваньем;
- альпинизмом.
Они увеличивают риск получения больным травмы головы и перенапряжения ЦНС, что может привести к инвалидности.
Рекомендуется заниматься тяжелой атлетикой, ходьбой, гимнастикой.
Также для эпилептиков разработана специальная диета. Она заключается в выполнении следующих рекомендаций:
- В день можно выпивать не больше 1,5-2 литров жидкости.
- Не употреблять соленую и острую пищу. Еда должна быть полезной и питательной.
- Полностью отказаться от спиртных напитков. Если человек в качестве лечения использует спиртовые настойки, то перед применением их следует разбавить водой.
- Медики рекомендуют людям с эпилептическими припадками употреблять травяные отвары с мочегонным и успокаивающим эффектом. Многие пациенты отмечают, что снизить риск появления эпилептических припадков помогает Новопассит. Его употребляют 3 раза в день. Также некоторым больным избавиться от приступов помогает такое растение как пассифора. В настоящее время продается очень много лекарств, которые созданы на основе ее плодов. Лекарство употребляется 3 раза в день. Курс составляет 1 месяц. Далее следует сделать перерыв на 2-3 недели. Затем терапия повторяется заново.
Помимо этого, убрать припадки помогают: синюха, девясил, калина, аир, мелисса, солодка, подорожник, тысячелистник.
Травы требуется измельчить и 1 столовую ложку состава залить 1 стаканом кипятка. Далее состав накрывается крышкой и отставляется в сторону до полного остывания. Употребляется он по 50-70 мл 3 раза в день. Курс составляет 6 месяцев. Далее требуется сделать перерыв и затем вновь повторить курс. Если состояние здоровья эпилептика ухудшается, то прием травяных отваров следует прекратить.
Подводя итог, следует сказать о том, что эпилепсия – это очень серьезная болезнь, которая накладывает сильный отпечаток на всю жизнь пациента и обладает неблагоприятным прогнозом: больному труднее жить, выбрать себе профессию, найти партнера. Не следует забывать также о том, что человек больной эпилепсией – потенциально опасен не только для себя, но и для окружающих людей. Помните, что от заболевания можно избавиться. Главное, чтобы пациент вовремя обратился к специалисту, прошел диагностику и лечение. Также не следует всем людям забывать о профилактике, которая поможет предотвратить появление этого неприятного недуга.
Терроризм — наш мир в данных
Насильственные действия обычно классифицируются по исполнителю, жертве, методу и цели. 3 В разных определениях подчеркиваются разные характеристики в зависимости от приоритетов задействованного агентства.
При освещении терроризма мы сильно полагаемся на данные из Глобальной базы данных о терроризме (GTD), в которой терроризм определяется как «акты насилия со стороны негосударственных субъектов, совершаемые против гражданского населения с целью вызвать страх, чтобы добиться политическая цель. 4 , 5 Это определение исключает насилие, инициированное правительствами (государственный терроризм), и открытые боевые действия между противостоящими вооруженными силами, даже если они являются негосударственными субъектами. В нашем разделе определений мы приводим более подробное определение GTD в дополнение к другим определениям, таким как определение Организации Объединенных Наций.
Несколько ключевых отличительных факторов являются общими для большинства определений терроризма с небольшими вариациями. Следующие критерии адаптированы из определения, данного Брюсом Хоффманом в Inside Terrorism . 6
Чтобы считаться террористическим актом, действие должно быть насильственным или угрожать насилием . Таким образом, политическое инакомыслие, активизм и ненасильственное сопротивление не составляют терроризма. Однако во всем мире есть много случаев, когда власти ограничивают свободу выражения мнения отдельных лиц под предлогом контртеррористических мер. Правозащитные группы, такие как Amnesty International и Human Rights Watch, публикуют отчеты о таких случаях цензуры.
Включение ущерба частной и государственной собственности в определение терроризма является предметом разногласий, но это общепринято в юридическом и статистическом контексте.
Действие должно также осуществляться в политических, экономических, религиозных или социальных целях , чтобы считаться терроризмом. Например, террористическая организация «Исламское государство Ирака и Леванта» (ИГИЛ) четко заявила о своей политической цели — утвердиться в качестве халифата.Точно так же нападения, совершаемые белыми экстремистами, имеют заметную социально-политическую мотивацию и поэтому считаются террористическими актами. Напротив, насильственные действия, совершенные без политической, экономической, религиозной или социальной цели, не классифицируются как терроризм, а вместо этого как «насильственные преступления»
Чтобы классифицировать как терроризм, действия должны быть разработаны таким образом, чтобы иметь далеко идущие психологические последствия, помимо непосредственная жертва или цель . Другими словами, действие должно быть направлено на создание террора посредством «своей шокирующей жестокости, отсутствия дискриминации, драматичности или символичности и игнорирования правил ведения войны». 7
Кроме того, нацеливание на небоевых, нейтральных или случайно выбранных людей — как правило, людей, не участвующих в боевых действиях — является необходимым, но не достаточным условием для признания терроризма. Госдепартамент США включает в определение «не участвующие в боевых действиях» «военнослужащие, которые на момент инцидента не вооружены и / или не находятся на службе». Они «также рассматривают актами терроризма нападения на военные объекты или вооруженный военнослужащий, когда на месте не ведется боевых действий. 8 Таким образом, действия во время открытого боя, когда существует состояние военной вражды, не являются терроризмом.
Террористические действия также должны проводиться либо организацией с идентифицируемой цепочкой подчинения или структурой конспиративных ячеек (члены которой не носят униформы или опознавательных знаков), либо людьми или небольшой группой лиц, на которых прямо влияет логические цели или пример какого-либо существующего террористического движения и его лидеров (обычно именуемый атакой «одинокий волк»).
Наконец, действие должно быть совершено субнациональной группой или негосударственным субъектом . Равнозначным действиям, совершаемым вооруженными силами национальных государств, дается различная классификация, например, «военное преступление» или одностороннее насилие.
Паническая атака против приступа тревоги
Многие люди, в том числе медицинские работники, используют термины паническая атака и тревожная атака как синонимы. Но хотя у них могут быть общие симптомы, они не совпадают.
Возможно, наиболее существенное различие состоит в том, что паническая атака — это определенное заболевание (как описано в DSM V — система классификации, используемая для характеристики состояний, влияющих на психическое здоровье человека), приступ паники — это разговорный термин, который вошел в широкое использование люди с тревожными расстройствами, чтобы описать периоды повышенной тревожности.Другие отличия включают:
- Панические атаки могут возникать без триггера, тогда как тревога обычно возникает в ответ на воспринимаемый стрессор или угрозу
- Панические атаки интенсивны и разрушительны, и иногда физические симптомы хуже, чем тревога
- Панические атаки часто связаны с ощущением «нереальности» и отстраненности. Приступы тревоги могут варьироваться от легких до тяжелых
- Панические атаки обычно возникают внезапно, в то время как приступы тревоги становятся более интенсивными в течение минут, часов или дней
- Панические атаки обычно проходят в течение нескольких минут, в то время как симптомы тревоги могут сохраняться в течение длительного времени.
Что такое паническая атака?
Панические атаки — это признанное расстройство с рядом критериев, которые должны быть выполнены, прежде чем врач сможет диагностировать паническую атаку или у кого-то панические атаки. Критерии DSM-V описывают паническую атаку как « Внезапный эпизод сильного страха, который вызывает тяжелые физические реакции при отсутствии реальной опасности или очевидной причины» . Также должны присутствовать как минимум четыре из следующих симптомов:
- Спазмы в животе
- Боль в груди
- Озноб
- Головокружение
- головокружение или дурнота
- Страх потери контроля или смерти
- Чувство нереальности или отстраненности
- Головная боль
- Приливы
- Тошнота
- Онемение или покалывание
- Быстрый, учащенный или учащенный пульс
- Чувство надвигающейся гибели или опасности
- Одышка или стеснение в горле
- Потоотделение
- Дрожь или дрожь.
Симптомы панической атаки обычно кратковременны, длятся около 10-15 минут. Некоторые люди могут почувствовать, что у них сердечный приступ, и позвонить в службу экстренной помощи. Наиболее значимым симптомом панической атаки является чувство непосредственной угрозы, которое может заставить человека кричать о помощи или пытаться избежать любого затруднительного положения.
Панические атаки могут возникать неожиданно (неожиданные панические атаки) или возникать в ответ на триггер, например фобию (ожидаемые панические атаки).Во время панической атаки берет верх автономная реакция организма «бей или беги», и физические симптомы часто бывают более интенсивными, чем симптомы тревоги.
Панические атаки могут случиться с кем угодно, но наличие более одной атаки может быть признаком панического расстройства. Напротив, приступы паники почти всегда связаны с триггером и намного менее интенсивны, чем приступы паники. У некоторых людей бывают частые или регулярные панические атаки; другие могут испытать только один или два в своей жизни. Повторные приступы обычно являются симптомом панического расстройства.Поговорите со своим врачом, если считаете, что у вас могут быть панические атаки.
Люди, пережившие внезапную смерть или другие травмирующие события, более склонны к паническим атакам. Панические атаки в основном поражают людей с паническим расстройством, они обычно не связаны с другими психическими расстройствами.
Что такое приступ паники?
Как упоминалось ранее, приступ паники не является признанным заболеванием согласно определению DSM-V. Но это не значит, что его не существует.Скорее, это термин, который люди с тревогой используют для описания очень сильных или продолжительных периодов тревоги.
Многие люди ежедневно живут с низким уровнем тревожности. Но время от времени их тревога может увеличиваться, постепенно или внезапно, до
Как предотвратить фишинговые атаки
Типичный способ взлома — это фишинговая атака. Фактически, большинство крупных утечек данных в последние годы произошло из-за фишинга.
Число фишинговых атак увеличивается, поскольку они просты в исполнении и очень эффективны.Даже если конечной целью злоумышленника является организация, атаки всегда начинаются с отдельных лиц. Фишинговые атаки использовались для кражи конфиденциальной информации, компрометации целых организаций и, возможно, даже для оказания влияния на президентские выборы.
Что такое фишинговая атака?
Фишинг — это тип онлайн-атаки, при которой преступники отправляют поддельное электронное письмо с просьбой щелкнуть ссылку или загрузить вложение, , похоже, из законного источника . Это может быть банк, компания, выпускающая кредитные карты, поставщик услуг электронной почты или популярные службы, такие как Google, Ebay или Facebook.
Фишинговые кампании могут быть чрезвычайно изощренными, в них используются персонализированные сообщения, которые, похоже, исходят от людей, которых вы знаете, или компаний, которым вы доверяете. Часто злоумышленники пытаются обманом заставить вас ввести пароль на веб-страницу, которая выглядит законной, но на самом деле является мошенническим сайтом, крадущим ваши данные.
Фишинговые атаки могут также опираться на вредоносных программ . Вместо того, чтобы заставить вас ввести пароль, эти атаки будут пытаться обманом заставить вас щелкнуть ссылку на зараженный веб-сайт, открыть зараженный файл или установить вредоносное ПО на ваше устройство.Например, злоумышленник, выдающий себя за ваш банк, может попросить вас просмотреть последние транзакции и отправить файл последних транзакций. Однако при открытии файла на ваш компьютер будет установлен вирус.
Защита от фишинговых атак по электронной почте
К счастью, защититься от фишинговых атак несложно, если вы проявляете бдительность и соблюдаете следующие правила. Эти правила обычно применимы и не относятся к ProtonMail. Но, как вы увидите ниже, в ProtonMail встроено несколько дополнительных средств защиты от фишинга, из-за которых стать жертвой намного сложнее.
Защитите свой адрес электронной почты
Чтобы начать атаку против вас, злоумышленники должны сначала знать ваш адрес электронной почты. Вы не можете скрыть свой адрес, однако вы можете сохранить отдельные адреса электронной почты для разных целей. Например, не используйте адрес электронной почты своей визитной карточки для банковского счета, ссуды или других конфиденциальных счетов. Выберите безопасный, секретный.
С ProtonMail вы можете использовать несколько адресов, чтобы держать свой личный адрес в секрете. Например, если вы используете публичный адрес [email protected], вы можете создать второй адрес [email protected], который будет использоваться только для конфиденциальных учетных записей, таких как онлайн-банкинг. Таким образом, если кто-то, выдающий себя за ваш банк, отправит вам электронное письмо на адрес [email protected], вы можете идентифицировать его как фишинговое письмо, поскольку оно не было отправлено на адрес, который вы используете для онлайн-банкинга.
Тщательно проверяйте получаемые электронные письма
Всегда проверяйте, является ли отправитель тем, кем они себя называют. Фишинговые письма обычно легко идентифицировать, потому что они редко содержат все правильно:
- отправитель электронного письма обычно не является официальным коммуникационным аккаунтом. Например, фишинговое письмо, нацеленное на пользователей ProtonMail, может быть отправлено с адреса [email protected]
- ссылка, содержащаяся в фишинговом письме, также не будет официальным сайтом. Например, ссылка в электронном письме может вести на protonrnai1.com вместо protonmail.com. ProtonMail предлагает функцию подтверждения ссылки, которая может помочь вам убедиться, что ссылка, по которой вы переходите, не является вредоносной.
- также могут поступать от человек, которых вы знаете , но с небольшими вариациями
thornas @ protonmail.ch вместо [email protected] (вы видите разницу?)
Электронные письма
Обратите внимание, что эти учетные записи и URL-адреса иногда могут выглядеть обманчиво похожими на настоящие, поэтому не забудьте проверить их внимательно!
Имейте в виду, что сообщения от ProtonMail всегда будут поступать с одного из следующих официальных аккаунтов ProtonMail:
- [email protected]
- [email protected]
- [email protected]
- уведомить @ protonmail.ch
- [email protected]
- (другие очень редко используемые учетные записи включают [email protected], [email protected], [email protected], [email protected], [email protected], [email protected])
И мы используем только следующие домены: protonmail.com, protonmail.ch. В качестве дополнительной защиты автоматические сообщения от ProtonMail Team: , всегда , помеченные звездочкой, по умолчанию .
Защита от фишинга электронной почты ProtonMail
ProtonMail обеспечивает дополнительную защиту от фишинга с помощью PhishGuard, набора специальных функций, разработанных специально для борьбы с фишингом.
Поскольку адреса электронной почты отправителя могут быть подделаны (например, электронное письмо может выглядеть как отправленное с [email protected], но фактически не отправляться оттуда), ProtonMail предоставляет дополнительный способ помочь определить, является ли электронное письмо законным .
Если человек, с которым вы общаетесь, также использует ProtonMail (или его электронная почта размещается на ProtonMail), ваше сообщение передается со сквозным шифрованием . Защищенные электронные письма, отправленные от других пользователей ProtonMail, можно идентифицировать по , фиолетовому замку .
Спуфинг отправителя НЕ возможен между адресами ProtonMail или доменами, размещенными на ProtonMail. Таким образом, если адрес «От» — [email protected] , и он имеет пурпурный замок, вы можете быть уверены, что он действительно отправлен с этой учетной записи.
Это также означает, что если электронные письма вашей организации размещаются на ProtonMail, фиолетовый замок гарантирует, что:
- Сообщение было отправлено другим членом вашей организации
- Адрес не подделан (и поэтому, скорее всего, это не фишинговое письмо).
Эти функции означают, что риск фишинга для вас или вашего бизнеса значительно снижается, если вы используете ProtonMail.
Защита DMARC
Для дополнительной защиты пользователей ProtonMail также поддерживает DMARC, который помогает идентифицировать электронные письма, которые могут быть подделаны. Например, когда вы открываете электронное письмо, которое не прошло проверку DMARC, мы отображаем красное предупреждающее сообщение, чтобы предупредить вас о том, что это электронное письмо может быть подделано, и что вам следует проверить подлинность электронного письма с отправителем.
Пример того, как электронное письмо, не прошедшее DMARC, отображается в ProtonMail.
Подтверждение ссылки
Хакерам не всегда нужно заставлять вас делиться конфиденциальными данными. Если они смогут обмануть вас достаточно долго, чтобы вы перешли по вредоносной ссылке, они все равно могут поставить под угрозу безопасность вашего устройства. Чтобы предотвратить это, ProtonMail’s Link Confirmation может помочь вам определить подозрительные ссылки, не подвергая ваше устройство опасности. Когда включено подтверждение ссылки, окно будет всплывать всякий раз, когда вы нажимаете гиперссылку, содержащуюся в сообщении. В этом всплывающем окне отображается полный URL ссылки, что дает вам возможность проверить, является ли ссылка подозрительной.
Защитите свои пароли
Ни одна организация, обладающая конфиденциальными данными, НИКОГДА не должна запрашивать ваш пароль по электронной почте. Если вы получили нежелательное электронное письмо с просьбой ввести пароль или со ссылкой, ведущей на подозрительно выглядящий веб-сайт с запросом ваших учетных данных, НЕ вводите свой пароль.
ProtonMail никогда не будет отправлять вам нежелательные электронные письма или другие сообщения с просьбой ввести учетные данные ProtonMail . Мы можем время от времени запрашивать у вас данные для входа и информацию, если у вас возникли проблемы со входом, но только если вы инициировали общение с нашей службой поддержки.
Сообщите о фишинговых письмах в нашу службу поддержки
Если вы получили электронное письмо, которое подозреваете в фишинг-атаке, не переходите по ссылкам и не загружайте вложения. Вместо этого мы создали простой способ сообщить об этом электронном письме в нашу службу поддержки, которая проанализирует заголовки и содержимое, чтобы улучшить наши фильтры спама. (Обратите внимание, что электронные письма, о которых нам сообщают как о фишинге, будут отправлены нашей команде в незашифрованном виде.) Узнайте, как использовать нашу функцию сообщения о фишинге.
Если вы стали жертвой фишинга, вы должны немедленно предпринять несколько действий, чтобы восстановить и защитить свою учетную запись.
ProtonMail поддерживается вкладом сообщества. Мы не показываем рекламу и не нарушаем вашу конфиденциальность. Вы можете поддержать нашу миссию, обновив до платного плана или пожертвовав .
Программа-вымогатель — что это такое и как ее удалить?
Все о программах-вымогателях
Вы когда-нибудь задумывались, из-за чего вся суета с программами-вымогателями? Вы слышали об этом в офисе или читали об этом в
Новости. Возможно, у вас сейчас есть всплывающее окно с предупреждением о заражении программой-вымогателем.Ну если
вам интересно узнать все, что нужно знать о программах-вымогателях, вы попали в нужное место. Мы расскажем вам о
различные формы программ-вымогателей, способы их получения, откуда они пришли, на кого нацелены и что делать для защиты от
Это.
Что такое программа-вымогатель?
Вредоносная программа-вымогатель или программа-вымогатель — это
тип вредоносного ПО, которое не позволяет пользователям получить доступ к их системным или личным файлам и требует выплаты выкупа в
чтобы восстановить доступ. Самые ранние варианты программ-вымогателей были разработаны в конце 1980-х годов, и оплата должна была производиться
отправлено обычной почтой.Сегодня авторы вымогателей приказывают отправлять платеж через криптовалюту или кредитную карту.
Не позволяйте программам-вымогателям захватить ваше устройство
Убедитесь, что ваше устройство защищено от программ-вымогателей.
Попробуйте Malwarebytes Premium бесплатно в течение 14 дней.
ПОДРОБНЕЕ
Как получить программу-вымогатель?
Существует несколько различных способов заражения вашего компьютера программами-вымогателями.Один из самых распространенных сегодня методов — это
через вредоносный спам или вредоносный спам, который
незапрашиваемая электронная почта, которая используется для доставки вредоносного ПО. Электронное письмо может содержать прикрепленные файлы, например PDF-файлы.
или документы Word. Он также может содержать ссылки на вредоносные веб-сайты.
Malspam использует социальную инженерию, чтобы заставить людей открывать вложения или переходить по ссылкам.
представляя себя законным — будь то из надежного учреждения или друга.Киберпреступники используют социальную инженерию в других типах атак с использованием программ-вымогателей, например, выдавая себя за ФБР, чтобы
запугивать пользователей, заставляя их платить им за разблокировку файлов.
Еще один популярный способ заражения, который достиг своего пика в 2016 году, — это вредоносная реклама. Вредоносная реклама или вредоносная реклама — это использование интернет-рекламы для
распространять вредоносное ПО практически без вмешательства пользователя. При просмотре веб-сайтов даже на законных сайтах
пользователи могут быть перенаправлены на криминальные серверы, даже не нажимая на рекламу.Эти серверы каталогизируют подробную информацию о
компьютеры-жертвы и их местонахождение, а затем выберите наиболее подходящую вредоносную программу. Часто это вредоносное ПО
это программа-вымогатель.
Инфографика о вредоносной рекламе и программах-вымогателях.
Вредоносная реклама часто использует для своей работы зараженный iframe или невидимый элемент веб-страницы. Iframe перенаправляет на целевую страницу эксплойта, и вредоносный код атакует систему с целевой страницы с помощью набора эксплойтов. Все это происходит без ведома пользователя, поэтому это часто называют «потайной загрузкой».

 Затем все тело сводит судорогой, из-за чего оно выгибается дугой. У запрокинутой назад головы резко белеет или синеет кожа, глаза закатываются кверху или плотно закрываются, челюсти резко плотно сжимаются. Часто в таком состоянии больной прикусывает язык, в особо неудачном случае его можно ранить слишком сильно, даже откусить часть. Дыхание становится прерывистым или пропадает на время полностью. Большой палец на руках подводится к внутренней части ладони. Затем начинаются судороги.
Затем все тело сводит судорогой, из-за чего оно выгибается дугой. У запрокинутой назад головы резко белеет или синеет кожа, глаза закатываются кверху или плотно закрываются, челюсти резко плотно сжимаются. Часто в таком состоянии больной прикусывает язык, в особо неудачном случае его можно ранить слишком сильно, даже откусить часть. Дыхание становится прерывистым или пропадает на время полностью. Большой палец на руках подводится к внутренней части ладони. Затем начинаются судороги. В таких случаях необходимо помещение пациента в реанимацию.
В таких случаях необходимо помещение пациента в реанимацию.
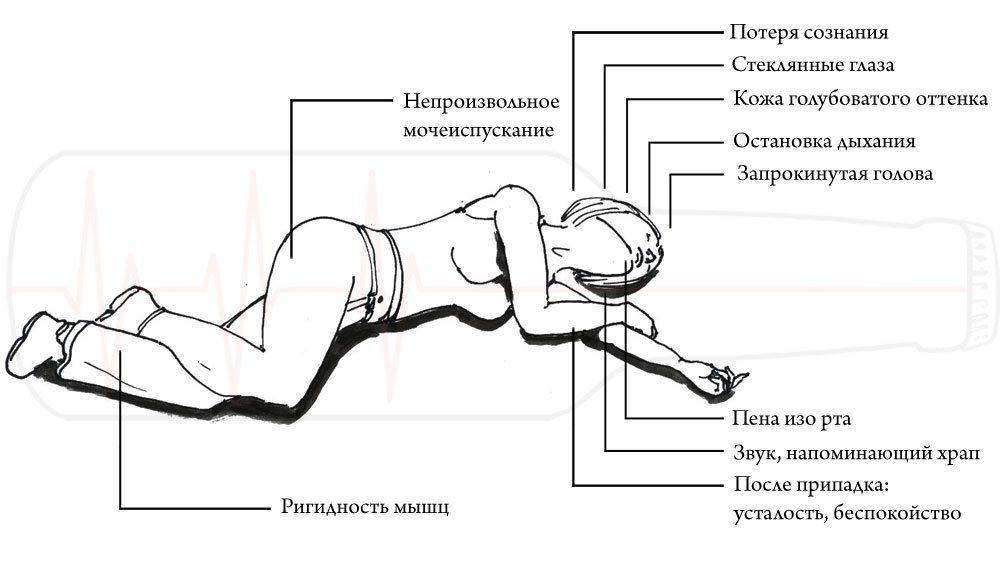
 Сопровождаются сокращениями клонического или тонического характера. Бывают простыми (без утраты сознания), сложными, вторично-генерализованными.
Сопровождаются сокращениями клонического или тонического характера. Бывают простыми (без утраты сознания), сложными, вторично-генерализованными.

 Нарушения оценивают при выполнении провокационных проб – фотостимуляции, гипервентиляции. Для лучшего документирования пароксизмов рекомендуют проводить видео-ЭЭГ-регистрацию с миографией.
Нарушения оценивают при выполнении провокационных проб – фотостимуляции, гипервентиляции. Для лучшего документирования пароксизмов рекомендуют проводить видео-ЭЭГ-регистрацию с миографией. Для устранения метаболического алкалоза применяют физиологический раствор, калия хлорид.
Для устранения метаболического алкалоза применяют физиологический раствор, калия хлорид.
 Характеризуются совмещением особенностей локализационных и генерализованных эпилептических припадков.
Характеризуются совмещением особенностей локализационных и генерализованных эпилептических припадков.