Режим стерилизации в автоклаве резиновых изделий: способы упаковки стерилизуемого материала
Основной метод стерилизации резиновых изделий – автоклавирование. При многократной стерилизации резина теряет свои эластические свойства, трескается, что признано некоторым недостатком метода. Пластмассовые изделия разового использования, а также катетеры и зонды подвергают лучевой заводской стерилизации. Особо следует сказать о стерилизации перчаток. В последнее время наиболее часто используют одноразовые перчатки, подвергшиеся лучевой заводской стерилизации. При многократном использовании основным методом стерилизации становится автоклавирование в щадящем режиме: после предстерилизационной обработки перчатки высушивают, пересыпают тальком (предупреждает слипание), заворачивают в марлю, укладывают в бикс. Автоклавируют при 1,1 атм. в течение 30 – 40 мин, при 1,5 атм. – 15 – 20 мин. После надевания стерильных перчаток обычно их обрабатывают марлевым шариком со спиртом для снятия с поверхности талька или других веществ, препятствовавших слипанию резины. В экстренных случаях для стерилизации перчаток возможен следующий приём: хирург надевает перчатки и в течение 5 мин обрабатывает их тампоном, смоченным 96% этиловым спиртом.
В экстренных случаях для стерилизации перчаток возможен следующий приём: хирург надевает перчатки и в течение 5 мин обрабатывает их тампоном, смоченным 96% этиловым спиртом.
Стерилизация оптических инструментов.
Основной метод стерилизации оптических инструментов, требующих щадящей обработки с исключением нагревания, — газовая стерилизация. Этим способом обрабатывают все инструменты для проведения лапароскопических и торакоскопических вмешательств, что связано со сложным их устройством. При стерилизации фиброгастроскопов, холедохоскопов, колоноскопов возможно применение и холодной стерилизации с использованием химических антисептиков. Следует особо отметить, что наилучшим способом профилактики контактной инфекции признано использование одноразового инструментария, подвергшегося лучевой заводской стерилизации!
Стерилизация перевязочного материала и белья.
Виды перевязочного материала и операционного белья.
К перевязочному материалу относят марлевые шарики, тампоны, салфетки, бинты, турунды, ватно-марлевые тампоны.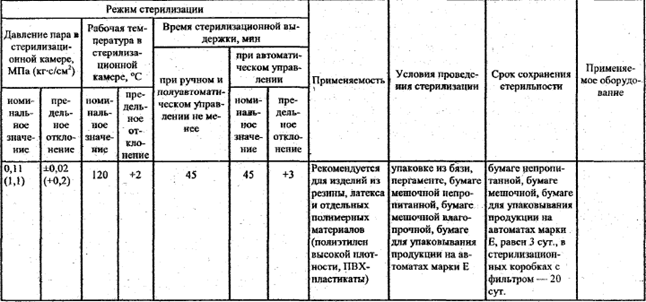 Перевязочный материал обычно готовят непосредственно перед стерилизацией, используя специальные приёмы для предотвращения осыпания отдельных нитей марли. Для удобства подсчёта шарики укладывают по 50 – 100 штук в марлевые салфетки, салфетки и тампоны связывают по 10 штук. Перевязочный материал повторно не используют, после применения его уничтожают. К операционному белью относят хирургические халаты, простыни, полотенца, подкладные. Материалом для их изготовления служат хлопчатобумажные ткани. Операционное бельё многократного применения после использования проходит стирку, причём отдельно от других видов белья.
Перевязочный материал обычно готовят непосредственно перед стерилизацией, используя специальные приёмы для предотвращения осыпания отдельных нитей марли. Для удобства подсчёта шарики укладывают по 50 – 100 штук в марлевые салфетки, салфетки и тампоны связывают по 10 штук. Перевязочный материал повторно не используют, после применения его уничтожают. К операционному белью относят хирургические халаты, простыни, полотенца, подкладные. Материалом для их изготовления служат хлопчатобумажные ткани. Операционное бельё многократного применения после использования проходит стирку, причём отдельно от других видов белья.
Стерилизация.
Перевязочный материал и бельё стерилизуют автоклавированием при стандартных режимах. Перед стерилизацией перевязочный материал и бельё укладывают в биксы. Существует три основных вида укладки бикса: универсальная, целенаправленная и видовая укладки.
Универсальная укладка.
Обычно используют при работе в перевязочной и при малых операциях. Бикс условно разделяют на секторы, каждый из них заполняют определённым видом перевязочного материала или белья: в один сектор помещают салфетки, в другой – шарики, в третий – тампоны и т. д.
Бикс условно разделяют на секторы, каждый из них заполняют определённым видом перевязочного материала или белья: в один сектор помещают салфетки, в другой – шарики, в третий – тампоны и т. д.
Целенаправленная укладка.
Предназначена для выполнения типичных манипуляций, процедур и малых операций. Например, укладка для трахеостомии, катетеризации подключичной вены, перидуральной анестезии и пр. в бикс укладывают все инструменты, перевязочный материал и бельё, необходимые для осуществления процедур.
Видовая укладка.
Обычно используют в операционных, где необходимо большое количество стерильного материала. При этом в один бикс, например, укладывают хирургические халаты, в другой – простыни, в третий – салфетки и т. д. В небольшом количестве используют перевязочный материал в упаковках, прошедших лучевую стерилизацию. Существуют и специальные наборы операционного белья одноразового использования (халаты и простыни), изготовленные из синтетических тканей, также подвергшихся лучевой стерилизации.
Обработка рук хирурга.
Обработка (мытьё) рук хирурга – очень важная процедура. Существуют определённые правила мытья рук. Классические методы обработки рук Спасокукоцкого – Кочергина, Альфледа, Фюрбрингера и другие имеют лишь исторический интерес, их в настоящее время не применяют.
Упаковка — это один из пяти базовых этапов общего процесса стерилизации: очистка, дезинфекция, подготовка и упаковка, стерилизация, хранение и отпуск, использование. Эффективность процесса стерилизации зависит от типа используемого упаковочного материала, метода упаковки и загрузки изделий подлежащих стерилизации. Упаковка — это этап в общем процессе стерилизации, который следует за очисткой, дезинфекцией и подготовкой к загрузке изделий подлежащих стерилизации. Выбор и использование подходящего упаковочного материала — один из наиболее важных аспектов для эффективной стерилизации поддержания хранения.
Требования к упаковочному материалу:
· должен соответствовать используемому методу стерилизации;
· позволять воздуху и стерилянту проникать внутрь;
· поддерживать стерильность во время хранения и обращения;
· не иметь повреждений; быть прочным, чтобы выдерживать разрывы и проколы;
· не расслаиваться при открытии;
· обеспечивать возможность нанесения маркировки;
· не выделять органических веществ;
· быть достаточно гибким для быстрого сворачивания и разворачивания;
· быть недорогим; иметь гарантию качества;
· должен легко подвергаться утилизации.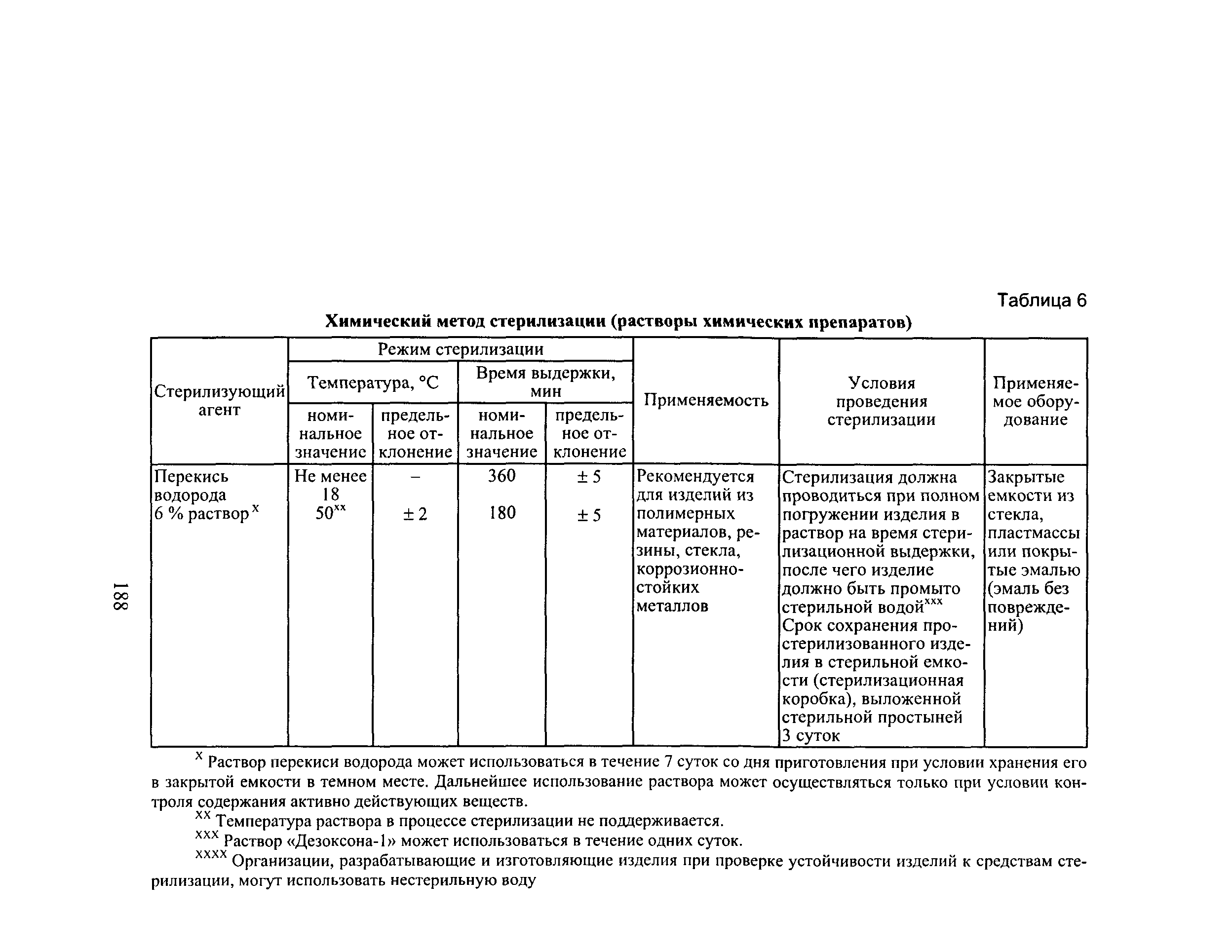
Выделяют стерилизационные упаковочные материалы, предназначенные для защиты простерилизованных изделий от вторичной контаминации микроорганизмами в пределах максимально допустимого срока, и защитную упаковку, предназначенную для защиты простерилизованных упаковок с медицинскими изделиями от воздействия факторов внешней среды во время их транспортирования и хранения до использования изделий по назначению.
Наиболее часто в качестве упаковочных материалов используется муслин (140 сечений нитей в 1 см), крафт-бумага, нетканые оберточные материалы и бумажные/пластиковые пакеты. При использовании однослойных стерильных пакетов их содержимое может контаминироваться от наружной поверхности упаковки при открытии.
В связи с этим предметы, подвергающиеся стерилизации, необходимо упаковывать в двухслойную бумагу или нетканые оберточные материалы. Исследованиями последних десятилетий установлено, что применяемые для стерилизации комбинированные и бумажные упаковочные материалы отвечают современным требованиям стерилизации. Необходимо свести к минимуму использование для стерилизации медицинских изделий стерилизационных коробок (биксов). Применение их допустимо лишь в крайних случаях после оборудования внутренним защитным поясом из текстильных материалов. Не следует применять для упаковки резиновую клейкую ленту, булавки, скобки, скрепки и другие острые предметы, которые могут повредить упаковку и стать причиной повреждения стерилизационного оборудования. Как показали результаты бактериологических исследований, высеваемость микрофлоры из биксов составила 3,8%, из крафт-пакетов — 1,08%, в бумажных и комбинированных пакетах фирм «Випак Медикал» и «SPS/Rexam» изделия были абсолютно стерильными. Высокая высеваемость микрофлоры с изделий, подвергшихся стерилизации в крафт-пакетах кустарного производства, вероятно, происходит из-за того, что в паровых стерилизаторах с вакуумной откачкой воздуха они часто расклеиваются. В последние годы широкое применение для стерилизации получили самозапечатывающиеся и термосвариваемые пакеты.
Необходимо свести к минимуму использование для стерилизации медицинских изделий стерилизационных коробок (биксов). Применение их допустимо лишь в крайних случаях после оборудования внутренним защитным поясом из текстильных материалов. Не следует применять для упаковки резиновую клейкую ленту, булавки, скобки, скрепки и другие острые предметы, которые могут повредить упаковку и стать причиной повреждения стерилизационного оборудования. Как показали результаты бактериологических исследований, высеваемость микрофлоры из биксов составила 3,8%, из крафт-пакетов — 1,08%, в бумажных и комбинированных пакетах фирм «Випак Медикал» и «SPS/Rexam» изделия были абсолютно стерильными. Высокая высеваемость микрофлоры с изделий, подвергшихся стерилизации в крафт-пакетах кустарного производства, вероятно, происходит из-за того, что в паровых стерилизаторах с вакуумной откачкой воздуха они часто расклеиваются. В последние годы широкое применение для стерилизации получили самозапечатывающиеся и термосвариваемые пакеты.
Самозапечатывающиеся стерилизационные пакеты изготавливаются из специальной медицинской бумаги Kraft и прозрачной полипропиленополиэфирной ламинированной пленки толщиной 2 мм. Пленка должна быть слегка окрашенной, чтобы оттенок позволял лучше видеть находящийся внутри инструмент. Предпочтительная конструкция пакета — это боковые и торцевые склейки-швы с самоклеящейся лентой, которая может прилипать как к бумаге, так и к пленке, т.е. 50% бумаги, 50% пленки и перфорированный сгиб. Существует простой способ проверки качества используемых пакетов. Запечатывается пустой пакет. Затем вскрывается угловая верхняя перфорированная склейка-шов так, чтобы можно было внутрь налить воду на половину объема. Если выявляется подтекание воды, то у самозапечатывающихся стерилизационных пакетов некачественная склейка. Важно помнить, что открывание пакета после стерилизации инструмента осуществляется снизу. Предпочтительнее наличие выреза для захвата рукой бумаги и пленки при открывании. Правильная процедура вынимания содержимого пакета заключается в отделении пленки от бумаги, а не в выталкивании инструмента через пленку и бумагу, так как в этом случае нарушается стерильность. Важно, чтобы при открывании пакета пленка отделялась от бумаги. Если хоть малейшая часть пленки останется на бумаге, то содержимое пакета считается загрязненным и подлежит повторной стерилизации. Пленка, оставшаяся на бумаге, подвергалась воздействию окружающей среды. Как только содержимое пакета при открывании войдет в контакт с пленкой, произойдет загрязнение содержимого материала. Полное отделение пленки от бумаги является обязательным. В противном случае качество используемых пакетов является сомнительным. Размер пакета так же важен для качества стерилизации. Если пакет слишком маленький или слишком плотно заполнен, то не представляется возможным заклеить его как следует. Любая неровность в месте склейки приведет к формированию отверстия и нарушению качества стерилизации.
Важно, чтобы при открывании пакета пленка отделялась от бумаги. Если хоть малейшая часть пленки останется на бумаге, то содержимое пакета считается загрязненным и подлежит повторной стерилизации. Пленка, оставшаяся на бумаге, подвергалась воздействию окружающей среды. Как только содержимое пакета при открывании войдет в контакт с пленкой, произойдет загрязнение содержимого материала. Полное отделение пленки от бумаги является обязательным. В противном случае качество используемых пакетов является сомнительным. Размер пакета так же важен для качества стерилизации. Если пакет слишком маленький или слишком плотно заполнен, то не представляется возможным заклеить его как следует. Любая неровность в месте склейки приведет к формированию отверстия и нарушению качества стерилизации.
Термосвариваемая упаковкадля стерилизации представлена на примере продукции фирмы «МЕДТЕСТ-СПб»:
комбинированные термосвариваемые пакеты, предназначенные для упаковывания медицинских изделий, стерилизуемых паровым методом; рулонный термосвариваемый материал для упаковывания медицинских изделий, стерилизуемых воздушным методом. Комбинированные стерилизационные упаковки изготовлены из специальной многослойной пленки голубого или зеленого цвета и медицинской бумаги, соединенных термошвом.
Комбинированные стерилизационные упаковки изготовлены из специальной многослойной пленки голубого или зеленого цвета и медицинской бумаги, соединенных термошвом.
Рулонный термосвариваемый материал изготовлен из специальной бесцветной термостойкой пленки.
Защитная упаковка представлена пакетами, изготовленными из специальных сортов полимерной пленки.
Каждая упаковка (пакет) для паровой стерилизациисодержит маркировку: химический индикатор процесса с буквенным обозначением цвета (серый) конечного состояния; товарный знак производителя; символ или буквенное обозначение направления вскрытия; цифровое обозначение номера партии, даты изготовления; обозначение кода типоразмера; символ или буквенное обозначение парового метода стерилизации.
Маркировка рулонного материала для воздушной стерилизации содержит: товарный знак производителя; символ или буквенное обозначение воздушного метода стерилизации; обозначение номера партии, даты изготовления; обозначение кода типоразмера. При использовании рулонного материала для воздушной стерилизации из него готовят пакеты, нарезая отрезки рукова необходимой длины. Размер отрезка подбирают с запасом не менее 3-4 см для нижнего и верхнего шва термосваривания. Термошвы запаивают таким образом, чтобы за швом оставалось еще 2-3 см пленки рукавного отрезка. Края рукавов никогда не должны обрезаться, т.к. в этом случае пленка может заворачиваться, создавая полости для накопления пыли. Каждая потребительская единица (пакет) защитной упаковки для транспортирования и хранения простерилизованных упаковок с медицинскими изделиями содержит маркировку: товарный знак производителя; обозначение кода типоразмера; обозначение номера партии, даты изготовления; символ или буквенное обозначение функционального назначения.
При использовании рулонного материала для воздушной стерилизации из него готовят пакеты, нарезая отрезки рукова необходимой длины. Размер отрезка подбирают с запасом не менее 3-4 см для нижнего и верхнего шва термосваривания. Термошвы запаивают таким образом, чтобы за швом оставалось еще 2-3 см пленки рукавного отрезка. Края рукавов никогда не должны обрезаться, т.к. в этом случае пленка может заворачиваться, создавая полости для накопления пыли. Каждая потребительская единица (пакет) защитной упаковки для транспортирования и хранения простерилизованных упаковок с медицинскими изделиями содержит маркировку: товарный знак производителя; обозначение кода типоразмера; обозначение номера партии, даты изготовления; символ или буквенное обозначение функционального назначения.
Размещают стерилизуемые изделия в упаковке, ориентируя изделие рабочей частью в сторону, противоположенную символу вскрытия. Для предотвращения повреждения стерилизационных упаковок колющими (иглы и др.) и режущими инструментами необходимо предварительно обернуть рабочие части режущих инструментов марлевыми или бумажными салфетками или упаковать изделия последовательно в две стерилизационные упаковки, соблюдая непременное правило: «бумага к бумаге», «пленка к пленке».
Тканный операционный и перевязочный материал укладывают без уплотнения для обеспечения свободного проникновения пара между слоями. Запечатывание упаковок проводят с помощью термосварочных приборов, обеспечивающих ширину термошва не менее 8 мм. Температурный режим термосваривания составляет: для комбинированных пакетов, стерилизуемых паром: +180 … + 195°С; для рулонного материала, стерилизуемого горячим воздухом: +195 … +205°С. Оптимальные температурные условия термосваривания подбираются практическим путем регулировки температуры термосваривания, усилия термоваликов в соответствии с руководством по эксплуатации для конкретного термосваривающего прибора.
Контроль параметров режимов и условий стерилизации осуществляется с помощью химических индикаторов, размещенных как снаружи, так и внутри стерилизационной упаковки.
Простерилизованные изделия в упаковках после выгрузки из стерилизатора должны оставаться в стерильной зоне до их полного самоохлаждения. Во время самоохлаждения должны быть исключены: появление в стерильной зоне сквозняков, доступ холодного воздуха, присутствие посторонних лиц. Остывшие упаковки подлежат обязательному визуальному контролю. Поврежденные, влажные, упавшие на пол упаковки считаются загрязненными, а изделия из них подлежат обязательной переупаковке и повторной стерилизации. Повышение надежности регламентного срока хранения (до 90 дней) достигается хранением упаковок во вторичной (защитной) упаковке. Запечатывание защитных упаковок проводят с помощью самоклеющейся ленты шириной не менее 12 см или с помощью термосварочных аппаратов, обеспечивающих ширину шва не менее 8 мм. По окончании запечатывания в защитную упаковку маркируют с указанием даты стерилизации, наименования отделения. При комплектовании наборов инструментов перед упаковкой необходимо следить за тем, чтобы нержавеющие инструменты не соприкасались с инструментами, которые имеют повреждение хромового или никелевого слоев. Такие инструменты не должны использоваться во избежание развития коррозии инструментов, не имеющих коррозии. Упакованные инструменты укладываются в стерилизационные контейнеры на ребро, чтобы образующийся конденсат не скапливался в упаковках.
Остывшие упаковки подлежат обязательному визуальному контролю. Поврежденные, влажные, упавшие на пол упаковки считаются загрязненными, а изделия из них подлежат обязательной переупаковке и повторной стерилизации. Повышение надежности регламентного срока хранения (до 90 дней) достигается хранением упаковок во вторичной (защитной) упаковке. Запечатывание защитных упаковок проводят с помощью самоклеющейся ленты шириной не менее 12 см или с помощью термосварочных аппаратов, обеспечивающих ширину шва не менее 8 мм. По окончании запечатывания в защитную упаковку маркируют с указанием даты стерилизации, наименования отделения. При комплектовании наборов инструментов перед упаковкой необходимо следить за тем, чтобы нержавеющие инструменты не соприкасались с инструментами, которые имеют повреждение хромового или никелевого слоев. Такие инструменты не должны использоваться во избежание развития коррозии инструментов, не имеющих коррозии. Упакованные инструменты укладываются в стерилизационные контейнеры на ребро, чтобы образующийся конденсат не скапливался в упаковках.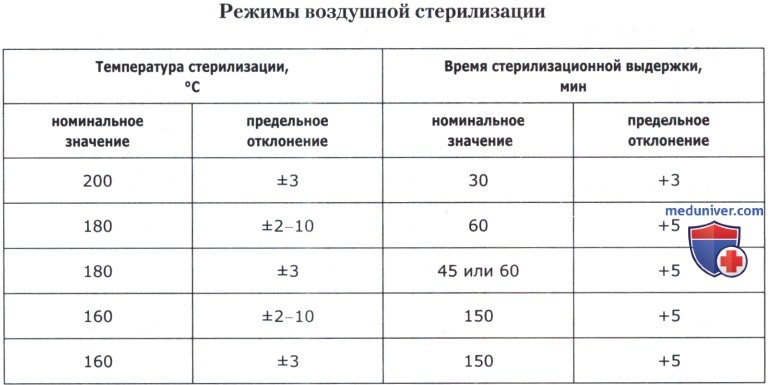 Если наборы инструментов упакованы в картонные лотки, то они могут укладываться горизонтально, так как конденсат легко поглощается картоном или тканевой оберткой. Почкообразные лотки при стерилизации укладываются на ребро или дном вверх для предотвращения конденсатообразования.
Если наборы инструментов упакованы в картонные лотки, то они могут укладываться горизонтально, так как конденсат легко поглощается картоном или тканевой оберткой. Почкообразные лотки при стерилизации укладываются на ребро или дном вверх для предотвращения конденсатообразования.
Стеклянные изделия, бутылки, чашки, флаконы упаковываются в одноразовые упаковки — бумажные листы или пакеты отверстием вниз. Размер пакетов подбирается так, чтобы между материалом и краем с термошвом оставался промежуток не менее 3 см. Стерилизуемый материал не должен занимать более 3/4 объема упаковки, чтобы швы пакета не были напряжены. Перед запечатыванием пакета необходимо выдавить воздух, чтобы избежать высокого давления и разрыва запечатанных швов.
Сложенное операционное белье укладывается в бумажные упаковки, биксы или стерилизационные корзины вертикально, чтобы пар мог равномерно проходить между его слоями. Плотность упаковки должна быть такой, чтобы между уложенными слоями белья свободно могла проходить кисть руки. Для предотвращения контаминации простерилизованных изделий пользуются дополнительными защитными упаковками, например, текстильными мешками, пластиковыми чехлами, особенно при транспортировке на значительные расстояния. Наиболее эффективным является помещение упаковок, подлежащих стерилизации, предварительно в защитную упаковку с последующей стерилизацией одновременно всего комплекса упаковок. Хранение стерильных материалов осуществляется в закрытых шкафах. Стерильные упаковки укладываются в один слой, чтобы они не сминались и деформировались, т.к. это может проводить к разгерметизации. Следует избегать даже кратковременного хранения стерильных упаковок на полу, подоконниках, рядом с раковинами для мытья рук, вблизи незащищенных водопроводных труб, т.к. попадание влаги на упаковку увеличивает риск ре-инфицирования материалов. На каждой упаковке должна быть маркировка с указанием даты стерилизации или срока использования изделия. Сроки хранения стерильных изделий определяются действующими инструктивно-методическими документами.
Для предотвращения контаминации простерилизованных изделий пользуются дополнительными защитными упаковками, например, текстильными мешками, пластиковыми чехлами, особенно при транспортировке на значительные расстояния. Наиболее эффективным является помещение упаковок, подлежащих стерилизации, предварительно в защитную упаковку с последующей стерилизацией одновременно всего комплекса упаковок. Хранение стерильных материалов осуществляется в закрытых шкафах. Стерильные упаковки укладываются в один слой, чтобы они не сминались и деформировались, т.к. это может проводить к разгерметизации. Следует избегать даже кратковременного хранения стерильных упаковок на полу, подоконниках, рядом с раковинами для мытья рук, вблизи незащищенных водопроводных труб, т.к. попадание влаги на упаковку увеличивает риск ре-инфицирования материалов. На каждой упаковке должна быть маркировка с указанием даты стерилизации или срока использования изделия. Сроки хранения стерильных изделий определяются действующими инструктивно-методическими документами.
В последние годы для хранения простерилизованного инструментария используются «ультрафиолетовые шкафы» отечественного и импортного производства для увеличения сроков хранения и удобства использования.
Автоклав — паровой стерилизатор. В его состав входят термометр, манометр, источник тепла, вводный и выпускной краны.
Действующим агентом является горячий пар под давлением. Материалы загружаются в автоклав в биксах. Работа автоклава контролируется показаниями манометра и термометра.
Существует три режима стерилизации:
при давлении 1,1 атм — 60 мин;
при давлении 1,5 атм — 45 мин;
при давлении 2 атм — 30 мин.
Стерилизация в сухожаровых шкафах проводится горячим воздухом. Инструменты укладывают на полки стерилизатора и сначала высушивают 30 мин при температуре 80 градусов с приоткрытой дверцей. Стерилизация осуществляется с закрытой дверцей в течение 60 мин при температуре 180 градусов.
Методы стерилизации эндоскопических аппаратов.
 Профилактика СПИДа.
Профилактика СПИДа.
Для очистки эндоскопов используют моющие растворы. Для обработки применяют раствор хлоргексидина, этанола, глутарового альдегида, перекись водорода. Отдельные части обрабатывают путем погружения. Остатки антисептика удаляют дистилированной водой, затем воздухом удаляют жидкость из каналов. Эндоскопические аппараты стерилизуют в специальном газовом стерилизаторе ГПД-250. Предметы помещают в герметичную камеру, которую заполняют окисью этилена. Время экспозиции — 16 ч при температуре 18 градусов. Также можно проводить стерилизацию смесью окиси этилена и бромида метилена при температуре 55 градусов в течение 6 ч.
Профилактика СПИДа предусматривает своевременное выявление инфицированных больных. Правила личной безопасности предусматривают выполнение любой работы в перчатках, во время операции необходимо применять специальные маски и очки. При попадании крови и других биологических жидкостей на кожу необходима обработка антисептиками. Инструменты после использования замачивают в 3% растворе хлорамина на 30 мин или 6% перекиси водорода на 90 мин.
Профилактика имплантационной инфекции. Методы стерилизации шовного материала, дренажей, скобок и др. Лучевая (холодная) стерилизация.
К материалам, имплантируемым в организм человека, относят шовный материал, скрепки, скобки, протезы сосудов, суставов, ткани и органы, дренажи, катетеры, шунты.
Шовный материал стерилизуют гамма-излучением в заводских условиях. Металлический шовный материал стерилизуют в автоклаве или кипячением. Капрон, лавсан, лен, хлопок можно стерилизовать по методу Кохера. Это вынужденный метод, он предусматривает механическую очистку шовного материала горячей водой с мылом. Мотки моют в мыльной воде в течение 10 мин, дважды меняя воду, затем отмывают от моющего раствора, высушивают и наматывают на стеклянные катушки, которые помещают в банки с притертой пробкой и заливают диэтиловым эфиром на 24 часа для обезжиривания, после чего перекладывают в банки с 70% спиртом на такой же срок. После этого шелк кипятят в течение в течение 10-20 мин в растворе дихлорида ртути 1:1000 и перекладывают в герметичные банки с 96% спиртом. Через 2 сут проводят бак.контроль.
Через 2 сут проводят бак.контроль.
Стерилизация кетгута химическим способом предусматривает предварительное обезжиривание, для чего нити кетгута помещают в герметичные банки с диэтиловым эфиром на 24 часа. При стерилизации по Клаудиусу эфир из банки сливают, кетгут заливают на 10 сут водным раствором Люголя, затем заменяют на свежий и оставляют еще на 10 сут. После этого раствор Люголя заменяют 96% спиртом и через 4-6 сут проводят контроль на стерильность. Метод Губарева предусматривает стерилизацию кетгута спиртовым раствором Люголя в течение 20 сут.
Лучевая стерилизация осуществляется гамма-лучами. Используются изотопы кобальта и цезия. Доза проникающей радиации должна быть значительной.
Виды шовного материала. Стерилизация.
Существует более 40 видов шовного материала. Применяют рассасывающиеся и нерассасывающиеся нити. Рассасывающимися являются нити из кетгута, дексона, викрила. Нерассасывающиеся нити — из шелка, хлопка, конского волоса, льна, капрона, лавсана, нейлона.
Шовный материал должен удовлетворять следующим требованиям:
иметь гладкую, ровную поверхность, не вызывать при проколе дополнительного повреждения тканей.
Обладать хорошими манипуляционными свойствами.
Быть прочным в узле, не обладать гигроскопичными свойствами.
Быть биологически совместимым с живыми тканями, не оказывать аллергического действия на организм.
Разрушение нитей должно совпадать со сроками заживления раны.
Шовный материал стерилизуют гамма-излучением в заводских условиях. Металлический шовный материал стерилизуют в автоклаве или кипячением. Капрон, лавсан, лен, хлопок можно стерилизовать по методу Кохера. Это вынужденный метод, он предусматривает механическую очистку шовного материала горячей водой с мылом. Мотки моют в мыльной воде в течение 10 мин, дважды меняя воду, затем отмывают от моющего раствора, высушивают и наматывают на стеклянные катушки, которые помещают в банки с притертой пробкой и заливают диэтиловым эфиром на 24 часа для обезжиривания, после чего перекладывают в банки с 70% спиртом на такой же срок. После этого шелк кипятят в течение в течение 10-20 мин в растворе дихлорида ртути 1:1000 и перекладывают в герметичные банки с 96% спиртом. Через 2 сут проводят бак.контроль.
После этого шелк кипятят в течение в течение 10-20 мин в растворе дихлорида ртути 1:1000 и перекладывают в герметичные банки с 96% спиртом. Через 2 сут проводят бак.контроль.
Стерилизация кетгута химическим способом предусматривает предварительное обезжиривание, для чего нити кетгута помещают в герметичные банки с диэтиловым эфиром на 24 часа. При стерилизации по Клаудиусу эфир из банки сливают, кетгут заливают на 10 сут водным раствором Люголя, затем заменяют на свежий и оставляют еще на 10 сут. После этого раствор Люголя заменяют 96% спиртом и через 4-6 сут проводят контроль на стерильность. Метод Губарева предусматривает стерилизацию кетгута спиртовым раствором Люголя в течение 20 сут.
Виды антисептики. Характеристика физической и механической антисептики: определение, задачи и методы.
Различают механическую, физическую, химическую и биологическую антисептику.
Механическая антисептика.
Удаление из инфицированной, гнойной раны, гнойного очага нежизнеспособных тканей, гноя, фибрина. Варианты механической антисептики предусматривают ПХО раны, целью которой является иссечение краев, стенок и дна раны в пределах здоровых тканей. Вместе с иссекаемыми тканями из раны удаляют кровоизлияния, гематомы, сгустки крови, инородные тела. Если в инфицированной ране начала развиваться микробная флора, или рана с самого начала носит гнойный характер, применяют ВХО раны. Иссечение при этом не производится, а удаляются механическим путем — скальпелем, ножницами, вакуумом, промыванием струей жидкости под давлением — некротизированные ткани, гной, фибрин. Вскрывают гнойные карманы, эвакуируют затеки. При этом также удаляется и микробная флора. Туалет раны также носит элементы механической антисептики. Удаление пропитанных кровью, гноем повязок, тампонов, промывание раны струей жидкости просушивание раны способствуют удалению из нее микробной флоры.
Варианты механической антисептики предусматривают ПХО раны, целью которой является иссечение краев, стенок и дна раны в пределах здоровых тканей. Вместе с иссекаемыми тканями из раны удаляют кровоизлияния, гематомы, сгустки крови, инородные тела. Если в инфицированной ране начала развиваться микробная флора, или рана с самого начала носит гнойный характер, применяют ВХО раны. Иссечение при этом не производится, а удаляются механическим путем — скальпелем, ножницами, вакуумом, промыванием струей жидкости под давлением — некротизированные ткани, гной, фибрин. Вскрывают гнойные карманы, эвакуируют затеки. При этом также удаляется и микробная флора. Туалет раны также носит элементы механической антисептики. Удаление пропитанных кровью, гноем повязок, тампонов, промывание раны струей жидкости просушивание раны способствуют удалению из нее микробной флоры.
Физическая антисептика.
Методы основаны на использовании законов капиллярности, гигроскопичности, диффузии, осмоса, принципа сифона, воздействия лазера и ультразвука.
Дренирование ран, гнойных очагов предусматривает создание условий для оттока раневого отделяемого во внешнюю среду. Его можно производить с помощью марлевых тампонов, тампона Микулича-Радецкого, резиновых трубок разного размера. Используется также проточно-промывной дренаж. Если дренируемая полость герметична, применяют активную аспирацию — вакуумное дренирование.
Абактериальная среда.
Лазерное излучение малой мощности. На стенках и дне раны под воздействием лазера образуется тонкая коагуляционная пленка, препятствующая проникновению в ткани микроорганизмов.
Ультразвук в жидкой среде проявляет физические и химические свойства. В среде, подвергшейся воздействию УЗ, создается эффект кавитации, также происходит ионизация воды, под влиянием чего в микробной клетке прекращаются окислительно-восстановительные процессы.
Химическая, биологическая и смешанная антисептика. Определение. Задачи и методы.
Химическая антисептика.
Используются вещества, позволяющие создать высокую концентрацию антибактериального препарата непосредственно в очаге воспаления. Местное применение — использование повязок с антисептическими препаратами при лечении ран и ожогов, мазей, присыпок. Введение растворов в рану, закрытые полости с последующей аспирацией через дренажи. Для санации брюшной полости применяют препараты, допустимые для внутривенного введения. Общее применение включает прием препаратов внутрь с целью местного воздействия на микрофлору ЖКТ и общего воздействия на организм после всасывания в кровь. Внутривенное введение некоторых препаратов.
Биологическая антисептика.
Предусматривает использование средств биологической природы.
Антибиотики:
Протеолитические ферменты. Лизируют некротизированные ткани, фибрин, гной, оказывают противоотечное действие и усиливают лечебное воздействие антибиотиков. Животного происхождения — трипсин, химотрипсин, рибонуклеаза, коллагеназа. Бактериального происхождения — террилитин, стрептокиназа, аспераза. Растительного — папаин, бромелаин. Применяют местно при лечении гнойных ран, трофических язв в виде растворов или порошков. Растворы ферментов используют для внутриполостного введения — в плевральную полость при гнойном плеврите, полость сустава при гнойном артрите, полость абсцесса. При лечении воспалительных инфильтратов применяют электрофорез ферментов. Как противовоспалительные средства трипсин и химотрипсиин вводят внутримышечно.
Бактериофаги.
Используют антистафилококковый, антистрептококковый бактериофаги, бактериофаг анти-коли. Есть также поливалентные бактериофаги. Используют для орошения ран, инфильтрации окружающих рану тканей, введения в гнойные полости, при сепсисе — внутривенно.
Анатоксины.
Применяют для активной иммунизации. Стафилококковый и столбнячный анатоксины.
Антистафилококковая, антисинегнойная, антиколибациллярная гипериммунные плазмы.
Антистафилококковый и противостолбнячный гамма-глобулины.
Иммунностимулирующие препараты — продигиозан, левамизол, лизоцим, экстракт тимуса.
Смешанная антисептика — сочетание разных видов антисептики. Применяется для повышения эффективности действия.
Биологическая антисептика. Классификация антибиотиков. Характеристика.
Основные виды антибиотиков:
пенициллины. Одни из наиболее эффективных. Природный пенициллин — бензилпенициллина натриевая или калиевая соли. Полусинтетические — ШСД(ампициллин, карбенициллин) ; пенициллиназоустойчивые — оксациллин.
Цефалоспорины. Нарушают синтез клеточной стенки. ШСД.
Стрептомицины. Подавляют функцию рибосом. ШСД. Ототоксичны, нефротоксичны, гепатотоксичны, угнетают гемопоэз.
Тетрациклины. Подавляют функцию рибосом. ШСД. Гепатотоксичны.
Макролиды. Нарушают синтез белка, гепатотоксичны, возможно нарушение функции ЖКТ.
Аминогликозиды. Нарушают синтез клеточной стенки, ШСД. Ото- и нефротоксичны.
Левомицетины. Нарушают синтез белка, ШСД. Угнетают гемопоэз.
Фторхинолоны. Подавляют ДНК-гиразу. ШСД.
Антисептические средства. Механизм действия. Классификация. Характеристика.
Химические антисептики:
галоиды. Йод, спиртовый раствор. Для наружного применения. Йодинол, 1% раствор. Для наружного применения, полоскания. Йодонат и йодопирон. 1% растворы, для обработки операционного поля. Повидон-йод. Для обработки кожи и ран. Раствор Люголя — для стерилизации кетгута. Хлорамин Б, 1-3% раствор для дезинфекции.
Соли тяжелых металлов. Сулема — 1:1000 для дезинфекции. Нитрат серебра — наружный антисептик. Протаргол, колларгол — для смазывания слизистых, промывания мочевого пузыря.
Спирты. Этиловый спирт — для обработки рук, операционного поля.
Альдегиды. Формалин — 0,5 — 5% растворы для дезинфекции.
Фенолы. Карболовая кислота. Тройной раствор — формалин, карболовая кислота, сода и вода. Для дезинфекции.
Красители. Бриллиантовый зеленый, метиленовый синий.
Кислоты. Борная кислота, салициловая кислота.
Щелочи. Аммиак.
Окислители. Перманганат калия, перекись водорода.
Детергенты. Хлоргексидин, дегмицид, церигель.
Производные нитрофурана. Фурацилин, фурадонин.
Основные виды антибиотиков:
пенициллины. Одни из наиболее эффективных. Природный пенициллин — бензилпенициллина натриевая или калиевая соли. Полусинтетические — ШСД(ампициллин, карбенициллин) ; пенициллиназоустойчивые — оксациллин.
Цефалоспорины. Нарушают синтез клеточной стенки. ШСД.
Стрептомицины. Подавляют функцию рибосом. ШСД. Ототоксичны, нефротоксичны, гепатотоксичны, угнетают гемопоэз.
Тетрациклины. Подавляют функцию рибосом. ШСД. Гепатотоксичны.
Макролиды. Нарушают синтез белка, гепатотоксичны, возможно нарушение функции ЖКТ.
Аминогликозиды. Нарушают синтез клеточной стенки, ШСД. Ото- и нефротоксичны.
Левомицетины. Нарушают синтез белка, ШСД. Угнетают гемопоэз.
Фторхинолоны. Подавляют ДНК-гиразу. ШСД.
ТЕМА: «Стерилизация: понятия, методы»
Время. 270 мин.
Тип занятия: доклиническая практика.
Место проведения занятия: кабинет доклинической практики.
Цели занятия:
1. Научиться использовать стерильный бикс;
Стерилизация изделий медицинского назначения должна обеспечить гибель микроорганизмов всех видов на всех стадиях развития.
В настоящее время действует отраслевой стандарт (ОСТ 42-21-2-85), определяющий методы, средства и режимы стерилизации и дезинфекции изделий медицинского назначения, который дополнен приказом №408 и «Методические указания по дезинфекции, предстерилизационной очистке и стерилизации предметов медицинского назначения», утвержденным МЗ России 30 декабря 1998 г. № МУ – 287 – 113.
Эти документы являются обязательными и определяющими для всех ЛПУ и дают возможность широкого выбора средств и методов, наиболее подходящих в условиях данного лечебного учреждения.
Выбор метода стерилизации зависит от особенностей изделия и самого метода – его достоинств и недостатков. Самые распространенные методы стерилизации в ЛПУ – паровой и воздушный. Стерилизация изделий медицинского назначения осуществляется в централизованных стерилизационных отделениях (ЦСО).
Стерилизации подвергаются все изделия, соприкасающиеся с раневой поверхностью, контактирующие с кровью или инъекционными препаратами, и отдельные виды медицинских инструментов, которые в процессе эксплуатации соприкасаются со слизистыми оболочками и могут вызвать их повреждения.
Тема: «Стерилизация: понятия, методы»
Вариант
1. Стерильность шприцев и игл в крафт-пакетах сохраняется:
5. 1 час
6. 10-12 часов
7. 24 часа
8. 72 часа
2. Максимальная концентрация вируса ВИЧ определяется в:
5. сперме
6. слюне
7. крови
8. влагалищном отделяемом
3. Возможным путем передачи ВИЧ-инфекции является:
5. рукопожатие
6. прием пищи из одной посуды
7. укусы насекомых
8. переливание инфицированной крови
4. Для стерилизации инструментария и перевязочного материала в сухожаровом шкафу используется режим:
5. t = 60 мин Т = 100 град. С
6. t = 60 мин Т = 132 град. С
7. t = 60 мин Т = 180 град. С
8. t = 45 мин Т = 180 град. С
5. Режим стерилизации шприцев и игл в автоклаве является:
5. t = 45 мин Т = 140 град.С Р = 1 атм
6. t = 20 мин Т = 132 град.С Р = 2 атм
7. t = 60 мин Т = 180 град.С Р = 2 атм
8. t = 120 мин Т = 100 град.С Р = 1,1 атм
6. Стерильный стол накрывается на:
5. 3 часа
6. 24 часа
7. 12 часов
8. 6 часов
7. Оптимальный режим стерилизации воздушным методом изделий из стекла
и металла:
5. Т=180 град. С, 120 мин.
6. Т=180 град. С, 60 мин.
7. Т=160 град. С, 60 мин.
8. Т=120 град. С, 45 мин.
8. Оптимальный режим использования 6% перекиси водорода с целью стерилизации мединструментов:
5. Т=50 град. С, 180 мин.
6. Т=50 град. С, 120 мин.
7. Т=40 град. С, 250 мин.
8. Т=18 град. С, 240 мин.
9. Полное уничтожение микроорганизмов, спор и вирусов называется
5. дезинфекцией
6. стерилизацией
7. дезинсекцией
8. дератизацией
Тема: «Стерилизация: понятия, методы»
Вариант
1. Для стерилизации инструментов применяется перекись водорода
5. 6%
6. 4%
7. 3%
8. 1%
2. Для стерилизации одноразовых пластмассовых изделий медицинского
назначения в промышленности используют:
5. УФ-излучение
6. стерилизацию текучим паром
7. гамма-излучение
8. дробную стерилизацию
3. Режим стерилизации перчаток в автоклаве
5. давление 2 атм, 45мин
6. давление 2 атм, 10мин
7. давление 1,1 атм, 45мин
8. давление 0,5 атм., 20мин
4. Режим кварцевания процедурного кабинета:
5. через каждые 60 мин. на 15 мин.
6. 2 раза в день
7. 3 раза в день
8. через 2 часа по 30 мин.
5. Аппарат, применяемый для стерилизации перевязочного материала:
5. термостат
6. автоклав
7. сухожаровой шкаф
8. стерилизатор
6. Для контроля температуры в паровом стерилизаторе применяют
5. сахарозу
6. бензойную кислоту
7. янтарную кислоту
8. винную кислоту
7. Концентрация спирта, используемого для обработки кожи пациента перед инъекцией (в град.)
5. 96
6. 80
7. 70
8. 60
8. При сборке шприца со стерильного стола используют
5. стерильный лоток
6. лоток, обработанный дезинфицирующим раствором
7. край стерильного стола
8. стерильную салфетку
Тема: «Стерилизация: понятия, методы»
Вариант
1. Раствор хлорамина, применяемый для дезинфекции пола помещений, относящихся к кабинетам риска
5. 5%
6. 3%
7. 1%
8. 0,5%
2. Срок использования маски процедурной, перевязочной медсестры (в часах)
5. 6
6. 4
7. 3
8. 1
3. Растворы, применяемые для обработки слизистых медсестры при попадании
на них биологических жидкостей пациента
5. 6% перекиси водорода
6. 3% перекиси водорода
7. 1% перекиси водорода, проточная вода
8. 0,05% перманганата калия, 70град. спирт
4. Для контроля температуры в воздушном стерилизаторе применяют
5. сахарозу
6. бензойную кислоту
7. янтарную кислоту
8. никотинамид
5. Режим стерилизации мед. инструментария многоразового использования в автоклаве:
5. время 120 мин., температура 100 град. С, давление 1,1 атм
6. время 60 мин., температура 180 град С, давление 2 атм
7. время 45 мин., температура 140 град. С, давление 1 атм
8. время 20 мин., температура 132 град. С, давление 2 атм
6 Наиболее достоверный контроль стерильности перевязочного материала осуществляется путем
5. использования химических индикаторов
6. использования биологических индикаторов
7. посева на питательные среды
8. использования физических индикаторов
7. После контакта с инфекционным пациентом медсестра дезинфицирует руки
раствором
5. 70 град. спирта
6. 5% йода
7. 1% хлорамина
8. 0,02% фурациллина
8 Важный момент в предстерилизационной очистке
5. промывание
6. экспозиция
7. механическая очистка от белковых остатков
8. ополаскивание
Тема: «Стерилизация: понятия, методы»
Вариант
1. При стерилизации водяным паром перевязочного материала используется
давление (в атм)
5. 4
6. 3
7. 2
8. 1
2. Экспозиция при стерилизации белья в автоклаве (в мин.)
5. 40
6. 30
7. 20
8. 10
3. Количество игл, закладываемых при упаковке в крафт-пакет
5. две
6. три
7. одна
8. четыре
4. На крафт — пакете указывают
5. дату стерилизации, отделение
6. вместимость, отделение
7. дату стерилизации, вместимость
8. дату стерилизации
5. Длительность сохранения мединструментария в мягкой бязевой упаковке в условиях стерильности (в часах)
5. 72
6. 48
7. 24
8. 12
6. Обеззараживание рук операционной сестры перед операцией проводится
раствором
5. азопирама
6. первомура
7. формалина
8. йода
7. Обеззараживание операционного поля производится раствором
5. перманганата калия
6. двукратно 5% йода
7. йодоната, хлоргексидина
8. фурациллина
8 Помещение после обработки педикулезного пациента дезинфицируется раствором
5. 3% хлорной извести
6. 3% хлорамина
7. 1% хлорамина
8. 0,15% карбофоса
Эталоны ответов: Тема: «Стерилизация: понятия, методы»
Стерилизация хирургических инструментов. Существует холодный и горячий способы стерилизации инструментов. К горячим способам стерилизации относят: стерилизацию кипячением в воде, фломбирование и другие; к холодным – стерилизацию в тройном растворе Каретникова и другие.
Стерилизация кипячением в воде. Проводят ее в стерилизаторах. Вымытые инструменты, шприцы, иглы и другие кипятят в водопроводной воде с добавлением натрия гидроокиси (2,5 г на 1000 мл):
Rp.: Sol.Natrii hydrooxydi 0,25% — 1000 ml
D.S. Для стерилизации металлических инструментов в течение 10 минут
Инструменты можно кипятить и в 3% — ном растворе натрия гидрокарбоната
Для повышения эффекта стерилизации инструменты кипятят в 3%-ном растворе
натрия гидрокарбоната или 5%-ном растворе натрия тетрабората (бура):
Rp.: Sol. Natrii hydrocarbonatis 3% — 1000 ml
D.S. Для стерилизации металлических инструментов в течение 15 мин
Rp.: Sol. Natrii tetraboratis 5% — 1000 ml
D.S. Для стерилизации металлических инструментов в течение 20 мин
Когда раствор закипает вторично, инструменты стерилизуют 10 мин. Продолжительность же стерилизации в содовом растворе 15, а при добавлении буры – 20 мин.
Все инструменты после гнойных операций или после работы струпным материалом кипятят в течение 30…40 мин в щелочных растворах с добавлением 2%-ного раствора лизола или карболовой кислоты. Инструменты после негнойных операций тщательно моют, стерилизуют и высушивают.
Холодный способ стерилизации в растворе Каретникова. Инструменты помещают в раствор, состоящий из 20-и грамм формалина, 3-х грамм фенола, 15-и г натрия гидрокарбоната и 1-го литра дистиллированной воды. Экспозиция 30 минут:
Rp.: Formalini 20,0
Acidi carbolici 3,0
Natrii carbonates 15,0
Aque destillatae 1000 ml
D.S. Для холодной (химический) стерилизации
Предварительная стерилизация инструментов. Для экстренных операций необходимо заранее простерилизовать инструменты. Предварительную стерилизацию можно осуществить по способу Андреева. Инструменты складывают в двухслойный полотняный мешок, который туго завязывают и опускают в кипящий 20% раствор углекислой соды на 15 минут. После этого мешок извлекают, подвешивают для стекания раствора и высушивания.
Кипячение инструментов в 20% растворе углекислой соды без последующего их протирания не вызывает коррозии. Инструменты сохраняют стерильность несколько месяцев.
Стерилизация шовного материала
Стерилизация шелка:
а) Способ Садовского: шелк моют в горячей воде с мылом, на 15 мин. погружают в 0,5%-й раствор нашатырного спирта, затем на 15 мин в 2%-й спиртовой раствор формалина (70°):
Rp.: Formalini 4,0
Spiritus aethylici 70 ° ad 200 ml
D.S. Для стерилизации шелка в течение 15 мин
Способ Садовского
б) способ Кохера: шелк 12 часов выдерживают в эфире, 12 часов в 96° винном спирте, 3-10 мин. кипятят в растворе сулемы 1:1000, хранят в том же растворе. Образующийся при этом способе ртутный альбуминат обладает бактерицидным и бактериостатическим свойством;
в) способ Денница: шелк в течение 15 минут кипятят в растворе сулемы 1:1000;
Хлопчатобумажные и льняные нити стерилизуют по способу Садовского или погружают на 24 часа в 4%-й водный раствор формалина.
Стерилизация кетгута:
а) способ Покотило: кетгут на 3 сут погружают в 4%-й водный раствор формалина:
Rp.: Sol. Formalini 4% — 300 ml
D.S. Для стерилизации кетгута. Экспозиция 72 ч.
Способ Покотило
б) способ Садовского-Котылева: кетгут на 30 мин погружают в 0,5%-й раствор нашатырного спирта, затем на 30 мин в 2%-й раствор формалина на 65° спирте-ректификате:
Rp.: Formalini 4,0
Spiritus aethylici 65 ° ad 200,0
D.S. Для погружения кетгута на 30 мин
Способ Садовского — Котылева
в) способ Губарева: кетгут держат 12 часов в бензине, после высушивания погружают на 14 дней в раствор по прописи: спирт ректификат – 100,0, йод кристаллический – 1,0, калий йодистый – 2,0, глицерин – 4,0;
Синтетические нити (капрон и др.) стерилизуют кипячением в дистиллированной воде в течение 20 мин.
Стерилизация конского волоса:
Волос применяют только для наложения швов на кожу и слизистую рта и подготавливают по способу Целищева. Волосы моют в растворе мыльного спирта, подогретого до 60°, в разведении 2:100. Через 5-8 минут волосы извлекают, кладут на ровную доску и отжимают мыльный раствор щеткой. Затем их прополаскивают несколько раз. Погружают на 3 часа в банку с эфиром. Обезжиренные таким образом волосы переносят по 10 штук в стерильные пробирки из легкоплавкого стекла, открытые концы которых оттягиваю на огне, оставляя свободным просвет не более 3-5 мм в поперечнике. Пробирки ставят открытым концом книзу в автоклаве и стерилизуют 25 минут при одной атмосфере. По окончании стерилизации каждую пробирку заполняют 96%-м спиртом и запаивают.
Стерилизация перевязочного материала и хирургического белья. Стерилизация автоклавированием – очень надежный способ. Стерилизуют в автоклаве в биксах Шиммельбуша. Чаще всего под давлением стерилизуют перевязочный материал и операционное белье, иногда фарфоровую и стеклянную посуду, эмалированные тазики и т.п. Перед автоклавированием материал и белье укладывают (не плотно) в биксы, а если их нет – в холщовые мешки или пакеты. Имеющиеся на боковой стенке бикса отверстия открывают перед загрузкой автоклава и закрывают после стерилизации. Продолжительность стерилизации зависит от показаний манометра: при 1 атм./126,8° — 30 минут; при 2 атм./132,9° — 20 минут.
Стерилизацию текучим паром осуществляют либо в специальном текуче-паровом стерилизаторе Коха, либо используют кастрюлю или ведро с крышкой. В сосуд наливают на 1/3 его высоты воду, вставляют выше уровня воды решетчатую перегородку, на которую помещают стерилизуемые материалы в матерчатых пакетах или биксе. Закрыв сосуд крышкой, в которой для выхода пара должно быть несколько мелких отверстий, включают нагрев. Началом стерилизации считают момент, когда пар начинает выходить из-под крышки непрерывной струей, температура пара достигает 100°. Продолжительность стерилизации не менее 30 минут.
Стерилизация утюжением белья и перевязочного материала допускается только в тех случаях, если нельзя применить другие способы. Обычно температура утюга достигает 150°. Сначала раскладывают и проглаживают простыню, на которой будет идти обработка, затем изгибают водой необходимый материал и проглаживают его с обеих сторон, при этом утюг передвигают медленно по 2-3 раза на одном месте. Проглаженное белье стерильным пинцетом складывают в стерильный бикс или пакет.
11. Стерилизация металлических инструментов, изделий из резины, стекла.
Техника
выполнения.Металлические инструменты
стерилизуются в автоклаве, или в
сухожаровом шкафу. Для стерилизации
режущих инструментов используется
химический метод. Приборы, снабженные
оптикой (бронхоскопы, фиброгастродуоденоскопы,
цистоскопы, колоноскопы и др.) стерилизуются
в газовых стерилизаторах или для этой
цели используют химические антисептики,
такие как хлогексидин биглюконат и др.
Сухие
резиновые перчатки стерилизуются в
автоклаве. Перед стерилизацией внутри
и снаружи они пересыпаются тальком для
предохранения от склеивания. Между
перчатками прокладывают марлю или
бумагу, каждую пару перчаток заворачивают
отдельно в марлю или бумагу, внутрь, в
ладонную часть перчатки вкладывают
лоскуты марли или бумаги и в таком виде
помещают в бикс. Режим стерилизации при
температуре пара 120оС, давлении
1,1 атм. — 45 минут.
Другие
изделия из резины и полимерных материалов
подготавливают для стерилизации,
подбирая размер упаковочных материалов
так, чтобы исключить перегибы изделий,
У-образное или петлевое сложение.
Стерилизация
изделий из стекла. Стеклянные многоразовые
шприцы с пометкой «200», пробирки, чашки
Петри, флаконы упаковывают в разобранном
состоянии, вынимают поршни из шприцов,
пробки из флаконов и пробирок и размещают
их в стерилизационных укладках таким
образом, чтобы они располагались открытой
частью вниз. Стерилизуются изделия в
автоклаве или сухожаровом шкафу.
Рис.
39. Автоклав.
12. Контроль стерильности.
Оснащение:
биотесты, индикаторы интегрированного
действия.
Техника
выполнения. Для проверки стерильности
материала после автоклавирования и
стерилизации изделий в сухожаровом
шкафу существуют несколько методов.
Технический
– проверка показателей давления и
температуры в автоклаве, температуры
в сухожаровом шкафу, а также размещение
термометров в различных участках
стерилизационной камеры и в стерилизационных
коробках или пакетах.
Бактериологический
метод наиболее надежен. Берётся посев
со стерильного материала и стенок бикса.
Ответ можно получить только через 2 –
3 суток, в этом неудобство метода.
К
этому же методу относится использование
неспороносной и непатогенной культуры
микроорганизмов, которые погибают при
определенной температуре, или биотесты,
имеющие дозированное количество спор
тест — культуры. Пробирки с этой культурой
помещают в бикс, а после стерилизации
делают посев. Результат можно получить
не ранее 2 – 3 суток.
В
повседневной работе возникает
необходимость получить результаты
контроля в ближайшие часы после проведения
стерилизации. С этой точки зрения
заслуживают внимания биотесты, позволяющие
обнаружить наличие выживших после
стерилизации микроорганизмов методом
флюоресценции. Отсутствие флюоресценции
свидетельствует о стерильности материала.
Использование этого метода позволяет
получить ответ о качестве проведенной
стерилизации через 2 – 3 часа.
В
настоящее время для контроля режимов
стерилизации используются индикаторы
интегрированного действия: ИС-120, ИС-132,
ИС-160, ИС-180 фирмы “Винар”, представляющие
собой полоски бумаги, на одной стороне
которых нанесен индикаторный слой и
изменяющие окраску до цвета эталона
только при воздействии на них температуры
стерилизации в течение всего процесса.
Каждый индикатор применяется лишь для
определенного режима стерилизации.
Индикаторы ИС – 120 и ИС – 132 предназначены
для одновременного контроля температуры,
времени стерилизации и наличия пара в
паровых стерилизаторах, а индикаторы
ИС – 160 и ИС – 180 – для контроля режимов
в воздушных стерилизаторах. Эталон
представляет собой полоску бумаги,
окрашенную с одной стороны в цвет, с
которым доложен совпадать цвет индикатора
при условии соблюдения режима стерилизации.
Отработанные индикаторы подклеивают
в журнал учета стерилизации. Материал
разрешается использовать, если цвет
всех индикаторов, заложенных в камеру
стерилизатора, соответствует или чуть
темнее цвета эталона. Если цвет индикатора
в какой либо точке стерилизатора светлее
эталона, использование всей партии
изделий запрещается.
Рис.
40. Индикаторы интегрированного действия.
Стерилизация в хирургии
Стерилизация в хирургии — используется для обеззараживания операционного белья, перевязочного материала, инструментов и некоторых аппаратов, применяемых во время операций и перевязок.
Операционное белье (халаты, простыни, полотенца, маски) и перевязочный материал (марлевые тампоны, салфетки и вата) стерилизуются паром под давлением в автоклаве.
Как исключение (при отсутствии автоклава) прибегают к стерилизации текучим паром. При этом пар, нагретый до t° 100°, проходит через заложенные в аппарат биксы и выходит наружу. Такая стерилизация ненадежна, т. к. убивает не все бактерии (спороносные гибнут при t° выше 120°). Белье и перевязочный материал складывают в форме, наиболее облегчающей его употребление и предотвращающей излишние манипуляции с ним. Подготовку белья и материала производит медсестра, одетая в халат, шапочку или косынку. Люди с гнойничковыми заболеваниями не должны принимать в этом участия. Подготовленный материал и белье укладывают в металлические барабаны Шиммельбуша (биксы), причем в большие биксы укладывают халаты, простыни, полотенца, большие салфетки и тампоны, в маленькие — маски, маленькие салфетки, шарики и вату. Размещение белья и материала должно быть рыхлым. Простыни, халаты, салфетки и т. д. следует укладывать не горизонтальными, а вертикальными слоями. В крупных операционных укладку производят так, чтобы в каждом биксе находился один какой-либо вид белья или материала. В небольших операционных, а особенно для выездов на экстренную операцию, в один бикс закладывают все необходимое для производства одного вмешательства, притом так, чтобы любой предмет можно было извлечь, не касаясь всех остальных. Поверх всего содержимого помещают халат, шапочку, маску для операционной медсестры, которая первой проводит личную асептическую подготовку.
При стерилизации в автоклаве используют водяной насыщенный пар t° 120— 132° под давлением 1,5—2 атм. Бактерицидные свойства пара усиливаются, если удалить из стерилизуемого материала воздух. Однако это затрудняется тем, что материал находится в биксах. В учреждениях, где имеются большие автоклавы, воздух удаляют при помощи вакуум-насосов. При отсутствии насоса воздух удаляют продувкой — в течение 10 мин. стерилизационная камера работает как текучепаровая установка, т. е. при открытом выходном кране, который затем закрывают. Время стерилизации зависит от давления и качества стерилизуемого материала. Отсчет времени начинают с момента установления требуемого давления и температуры. Одномоментно в автоклав следует закладывать биксы с однородным материалом. При стерилизации биксов с разнородным материалом время устанавливают по материалу, требующему большей продолжительности стерилизации. Перед закладкой в автоклав в биксе открывают все отверстия. Автоклав следует загружать из расчета 65—94 кг белья или материала на 1 м3 объема аппарата. Продолжительность стерилизации белья при давлении 2 am — 30 мин., 1,5 am — 45 мин.; для перевязочного материала — при 2 am — 20 мин., при 1,5 am — 30 мин. По окончании стерилизации автоклав открывают через 5—10 мин. после удаления пара (это необходимо для просушки материала). При выемке биксов отверстия в них тотчас закрывают.
Контроль над стерильностью материала осуществляют при каждой стерилизации физическими и химическими методами. Наиболее надежен биологический контроль. Пользоваться им следует для периодического контроля стерилизации, например раз в месяц, а также в случаях появления нагноений после «чистых» операций.
Стерилизация тазов для мытья рук производят обжиганием. В таз наливают 10— 15 мл денатурированного спирта и поджигают. Вращением таза в разных плоскостях обжигают всю его внутреннюю поверхность. Применение для этих целей эфира недопустимо из-за возможности взрыва.
Катетеры, трубки, дренажи стерилизуют кипячением в дистиллированной воде в течение 30 минут. Новые резиновые изделия перед кипячением промывают теплой проточной водой для удаления талька. Хранить их можно в растворе, который применяют для стерилизации перчаток.
Условия стерилизации резиновых изделий в автоклаве аналогичны условиям, принятым для стерилизации перчаток. Стерилизация хирургического инструментария осуществляют кипячением, автоклавированием и антисептическими веществами. Нережущие инструменты стерилизуют кипячением в 1—2% растворе гидрокарбоната натрия, который препятствует окислению металла и повышает температуру кипения. Можно кипятить инструменты в дистиллированной воде. Инструменты, вымытые щеткой с мылом и высушенные после предыдущей операции, опускают в воду на сетке в специальные металлические сосуды — стерилизаторы, размеры которых варьируют в зависимости от количества и размера инструментов. Время кипячения инструментов — 30 мин. Если инструменты ранее использовали при гнойной операции, а особенно, если произошло их загрязнение анаэробными микробами или синегнойной палочкой, время кипячения увеличивается до 45 мин. или даже их кипятят троекратно по 60 мин. со сменой воды. Такие инструменты перед кипячением на несколько часов погружают в насыщенный раствор борной кислоты (при загрязнении синегнойной палочкой) или в раствор лизоформа.
Кипячение инструментов, предназначенных для «чистых» и для гнойных операций, производят в отдельных стерилизаторах. Инструменты можно стерилизовать уложенными в биксы или завернутыми в простыни в автоклаве в течение 30 мин. при давлении 2 am. Применяют также суховоздушную стерилизацию в сушильных шкафах при t° 180— 200° в течение 40 мин. В экстренных случаях допускается стерилизация инструментов обжиганием. Уложив в металлический лоток, их обливают спиртом, который поджигают. Но от такой стерилизации инструменты портятся, да и метод не является надежным.
Режущие инструменты при кипячении в воде тупятся, поэтому их стерилизуют холодным способом. После мытья щеткой с мылом их погружают на 2 часа в 96% спирт. Спирт меньшей концентрации вызывает ржавчину. Можно использовать растворы следующего состава: карболовой кислоты — 3 части, едкого натра — 15 частей, формалина — 20 частей, дистиллированной воды — 1000 частей; формалина — 20 частей, фенола чистого жидкого — 1,5 части, карбоната натрия — 7,5 части, воды дистиллированной — 500 частей. Стерилизация в этих растворах менее надежна, возможно образование ржавчины, поэтому их применение может быть рекомендовано только при отсутствии спирта. Экспозиция та же, что и при стерилизации спиртом.
Шприцы стерилизуют кипячением в дистиллированной воде в течение 30 мин. Цилиндры и поршни кипятят отдельно, завернутыми в марлю. Если шприцы изготовлены из жаростойкого стекла, выдерживающего температуру свыше 200°, наилучшей является стерилизация суховоздушным способом при t° 200° в течение 30 мин. Иглы кипятят с мандренами либо заполнив водой при помощи шприца. Иначе в их просвете сохраняется воздух, который препятствует поступлению воды (воздух, нагретый до t° 100°, не обеспечивает стерильность). Новые иглы очищают от смазки и трижды по 20 мин. кипятят в 2% растворе гидрокарбоната натрия, каждый раз меняя воду. Затем их на два часа укладывают в бензин и вновь дважды кипятят в 2% растворе гидрокарбоната натрия. Хранят иглы сухими, с мандренами. Шприцы в разобранном виде и иглы могут храниться в 96% спирте в специальных металлических пеналах или в стеклянном сосуде. Использование одного и того же шприца и иглы для нескольких лиц может повести к передаче эпидемического гепатита, даже если инструменты кипятят перед каждой инъекцией. Надежным средством профилактики служит система централизованной стерилизации, при которой каждый шприц и иглу после однократного использования возвращают в стерилизационную для специальной обработки. Последняя включает промывку 10% раствором сульфата магния при t° 45—50° (иглы промывают при помощи специально выделенного шприца) и погружение в этот же раствор на 15 мин. Затем следует тщательная промывка дистиллированной водой, кипячение в ней в течение 5 минут и только потом стерилизация — суховоздушная или в автоклаве (каждый шприц с иглами — в отдельной упаковке).
Стерилизация систем для внутривенного переливания жидкостей и крови и для внутриартериального нагнетания крови начинают с подготовки резиновых трубок. Их промывают проточной водой для удаления талька и замачивают на 6—8 час. в растворе гидрокарбоната натрия (двууглекислой соды) — 100 г, нашатырного спирта — 50 мл, воды — 10 л. После повторного промывания проточной водой их кипятят в дистиллированной воде 30 мин. и сушат. Стеклянные части — контрольные стекла и капельницы — промывают соляной кислотой или 10% раствором двухромовокислого калия в серной кислоте и многократно — проточной водой. Системы монтируют, укладывают в биксы или мешки из плотной ткани и стерилизуют в автоклаве в течение 30—40 минут при 2 am. Резиновые трубки более 3 раз стерилизовать не следует, т. к. они теряют эластичность и прочность. В порядке исключения можно стерилизовать системы кипячением в дистиллированной воде в течение 45 мин.
Стерилизация анестезиологических принадлежностей — интубационных трубок (резиновых и пластмассовых), съемных надувных манжеток и масок — осуществляют холодным способом. От кипячения они портятся, теряют эластичность. Применяют растворы дийодида (двуйодистой) ртути 1:1000, водно-спиртовой раствор формальдегида; водно-спиртовой раствор левомицетина 1 :1000 или один из растворов, применяющихся для стерилизации режущих инструментов. Раствор наливают в высокий широкий цилиндр, закрывающийся крышкой с отверстиями по диаметру трубки. Их помещают в цилиндр вертикально так, чтобы снаружи через отверстия выступал отрезок длиной 1,5—2 см. В растворе трубки выдерживают не менее 1 часа после тщательной механической очистки их от слизи и гноя. Для этого трубки соединяют с водопроводным краном и в течение 15—30 мин. промывают сильной струей воды, а затем протирают изнутри и снаружи тампоном, смоченным в эфире. Трубки можно стерилизовать в автоклаве в течение 30 мин. при давлении 1,5 am. Их укладывают в бикс, стенки которого обкладывают марлей или полотенцем. Внутреннюю поверхность масок и клинки ларингоскопов моют 0,5% раствором нашатырного спирта и несколько раз протирают салфеткой, смоченной 96% спиртом. Металлические части — переходные трубки, щипцы, зубные распорки — стерилизуют кипячением. Приборы для эндоскопии стерилизуют без оптики погружением в раствор оксицианида ртути 1 : 2000 или цианида ртути 1:5000 на 6 часов. Предварительно их моют теплой водой с мылом и после просушивания протирают спиртом. Оптическую часть тщательно протирают спиртом и сохраняют в сухом марлевом колпачке. Мочеточниковые катетеры и эластические бужи, сделанные из шелка и пропитанные особым лаком, стерилизуют парами формалина в стеклянном или металлическом контейнере, на дне которого расположен сосуд с жидким формалином или формалиновыми таблетками. Металлические бужи и катетеры стерилизуют кипячением. Стоматологический инструментарий стерилизуют кипячением или в суховоздушной камере при t° 120° в течение 30—40 мин. Сшивающие аппараты перед стерилизацией очищают от вазелинового масла, которым их смазывают после пользования, собирают, заряжают. Стерилизацию проводят кипячением в дистиллированной воде в собранном и заряженном виде. Вместе с аппаратом кипятят заряженные запасные магазины с танталовыми скрепками. Если в аппарате есть режущие части, их стерилизуют отдельно по правилам стерилизации режущих инструментов.
Стерилизация изделий из синтетических материалов: сосудистых протезов из лавсана, терилена, тафлона, найлона и дакрона, а также сеток из этих материалов — производят кипячением в дистиллированной воде в течение 30 мин. с последующим погружением их на несколько минут в спирт и промыванием физиологическим раствором. Стандартные протезы поступают с завода стерильными в специальной упаковке.
Изделия из стекла стерилизуют в автоклаве при давлении 2 am в течение 20 мин. или кипячением в дистиллированной воде — 30 мин., или в суховоздушной камере при t° 150—160° — 1 час.
Подготовку к стерилизации мягкого шовного материала (шелка, кетгута, капрона, лавсана, волоса) и его стерилизацию осуществляют в операционной.
Для обработки шелка применяют метод Кохера: шелк моют мылом в теплой воде, прополаскивают, пока вода не станет чистой, и высушивают в стерильном полотенце. Для этой и последующих манипуляций медсестра одевается, как на операцию. Вымытый шелк наматывают на предметные стекла, катушки или марлевые валики и погружают последовательно для обезжиривания в эфир на 12—24 часа и в 70% спирт на такое же время. Затем после 10-минутного кипячения в растворе сулемы 1:1000 шелк помещают для хранения в 96% спирт в банки с притертыми пробками. Перед операцией необходимое количество шелка кипятят 2 мин. в растворе сулемы 1 : 1000.
Часто применяют модификации способа Кохера:
1. Способ Бакулева: шелк в мотках стирают в 0,5% растворе нашатырного спирта, высушивают и погружают для обезжиривания на 1 сутки в эфир. Стерилизуют шелк в автоклаве в течение 30 минут. Хранят в 96% спирте в стерильных банках с притертыми Пробками.
2. После стирки, намотки на катушки, обезжиривания в эфире и 70% спирте и кипячения в растворе сулемы 1 : 1000 (№ 0—4 в течение 15 мин., № 5—8 в течение 30 мин.) шелк помещают на 3 суток в 96% спирт, затем производят его бактериологическое исследование (посев) и заливают для хранения 96% спиртом.
3. Постиранный, намотанный на катушки и обезжиренный шелк стерилизуют в автоклаве 15 мин. под давлением 2 am и помещают на 5 суток в 96% спирт. После контроля посевом шелк готов к употреблению. Стерилизация в автоклаве уменьшает прочность шелка. Каждые 10 дней спирт, в котором хранится шелк, меняют, а стерильность шелка проверяют посевом.
Капроновые и лавсановые нити стерилизуют в автоклаве 15 мин. под давлением 2 am, помещают в 96% спирт на 5 суток, затем производят посев. Хранят в 96% спирте. Допускается стерилизация кипячением в воде (20 мин.), а затем в растворе сулемы 1:1000 (5 мин.), а также способами, предложенными для стерилизации шелка. Капроновые и лавсановые нити выдерживают любое число кипячений, в т. ч. и в сулеме.
Бумажные и льняные нити стерилизуют, как шелк, или автоклавируют вместе с перевязочным материалом и бельем.
Кетгут требует более сложной стерилизации в связи с тем, что его изготовляют из чрезвычайно инфицированного материала — кишок овец, а кипячения и автоклавирования он не переносит. Стерилизация кетгута по способу Ситковского: кетгут обезжиривают в эфире в течение 12—24 час, протирают нити тампоном, смоченным в растворе сулемы 1 : 1000, опускают в 2% водный раствор калия йодида (№ 0—1 на 30 сек., № 2—5 на 1 мин., № 6 на 2 мин.), а затем смотанный в кольца кетгут помещают в подвешенном состоянии в банку с притертой и залитой парафином пробкой на расстоянии 6—7 см от дна, где находится сухой йод (в 3-литровой банке — 40 г, в 5-литровой банке — 60 г). Периодически банки слегка встряхивают для равномерного доступа паров йода ко всем моткам кетгута. Кетгут считают простернлизованным № 0—1 — через 3 суток, № 2—4 — через 4 суток, № 5—6 — через 5 суток и после посева укладывают в сухие стерильные банки с притертыми пробками.
Способ Клаудиуса: в течение 14 дней кетгут выдерживают в растворе: 1000 мл дистиллированной воды, 10 г чистого йода и 10 г калия йодида. Воду можно заменить формалиновым спиртом 1 : 1000.
Имеются и др. модификации способа Клаудиуса: свернутые в кольца нити кетгута обезжиривают в эфире 1 сутки и на 14 дней помещают в раствор 1000 мл чистого спирта, 10 г йода и 10 г калия йодида, меняя этот раствор через 7 дней. Затем производят бактериологический контроль и хранят в этом же растворе со сменой его каждые 7—10 дней. Это один из наиболее принятых в СССР способов. Кетгут можно стерилизовать в растворе следующего состава: 1000 мл дистиллированной воды, 20 г калия йодида и 10 г чистого йода. Свернутый в кольца кетгут помещают в раствор дважды на 8—10 суток после выдерживания его в течение 12—24 час. в эфире, а затем на 4— 6 суток — в 96% спирт. После бактериологического посева кетгут хранят в 96% спирте, который меняют каждые 7—10 суток.
Стерилизация инструментария, в т. ч. и режущего, возможна при помощи ультразвука. Преимущество этого метода в том, что ультразвук осуществляет и механическую очистку инструментов от крови и гноя, не повреждая их. Инструменты помещают в сосуды с дистиллированной водой, туда же опускают излучатель. Применяют ультразвук частотой 800 кгц, мощностью 20—30 вт/см. Через 10 мин. достигается полная механическая очистка и стерильность. Очень эффективна стерилизация белья, перевязочного материала инструментария, аппаратуры, растворов и т. п. гамма-излучением. Доза проникающей радиации должна быть не менее 2 000 000 — 2 500 000 рентген.
Тестовый контроль на тему «Стерилизация изделий медицинского назначения»
Смоленское областное государственное бюджетное профессиональное образовательное учреждение
«Вяземский медицинский колледж имени Е.О. Мухина»
Тестовый контроль
по ПМ.04. и ПМ. 07. Выполнение работ по профессии младшая медицинская сестра по уходу за больными
МДК 04.02. и МДК. 07.02. Безопасная среда для пациента и персонала
Специальности:
31.02.01. Лечебное дело — углубленный уровень СПО
34.02.01. Сестринское дело – базовый уровень СПО
Тема: «Стерилизация изделий медицинского назначения»
Составитель: Анискевич Т.Н.,
преподаватель
профессиональных модулей
г. Вязьма,
2017г.
Тестовый контроль
Тема: «Стерилизация изделий медицинского назначения»
Вариант I
Установите правильное соотношение между:
Определение: Его сущность:
1. стерилизация а) уничтожение вредных насекомых
2. дезинфекция б) полное уничтожение микроорганизмов
всех видов на всех стадиях развития
в) уничтожение патогенных и условно-
патогенных микроорганизмов
(кроме их спор) в объектах внешней
среды
Укажите правильное соответствие упаковок для стерилизации в автоклаве:
а) крафт-пакет, открытая емкость в) бикс, открытая емкость
б) крафт-пакет, 2-х слойная бязевая упаковка г) открытая емкость
Контроль работы стерилизаторов проводят физическим, химическим и ________________ методами.
Стерильный стол накрывают на _________ часов.
Режим стерилизации ИМН из металла в сухожаровом шкафу:
а) t = 1000С – 60 мин в) t = 1800С – 20 мин
б) t = 1320С – 20 мин г) t = 1800С – 60 мин
Режим стерилизации ИМН из стекла в автоклаве:
а) 1600 С – 150 минут в) 1320 С – 20 минут, давление 2 атм
б) 1800 С – 60 минут г) 1320 С – 20 минут, давление 1,1 атм
Недостатки воздушного метода стерилизации:
а) необходимость использования более высоких температур
б) не вызывает коррозии металлов
в) не происходит увлажнение упаковки
г) медленное и неравномерное прогревание стерилизуемых изделий
Стерильность ИМН в крафт-пакете сохраняется в течение:
а) не хранятся, используются сразу в) 3 суток
б) 1 сутки г) 20 суток
Преимущества парового метода стерилизации:
а) вызывает коррозию инструментов
б) обладает щадящим действием на стерилизуемый материал
в) осуществляется при сравнительно невысокой температуре
г) увлажняет стерилизуемые изделия
Перечислите химические методы стерилизации:
а) ____________ б) ____________ в)______________
Тестовый контроль
Тема: «Стерилизация изделий медицинского назначения»
Вариант II
Установите правильное соотношение:
Методы стерилизации:
Физический а) воздушный, газовый
Химический б) паровой, воздушный
в) газовый, плазменный
г) плазменный, гласперленовый
2. Резиновые перчатки стерилизуют в _____________________.
Недостатки парового метода стерилизации:
а) вызывает коррозию инструментов
б) обладает щадящим действием на стерилизуемый материал
в) осуществляется при сравнительно невысокой температуре
г) увлажняет стерилизуемые изделия
Преимущества воздушного метода стерилизации:
а) необходимость использования более высоких температур
б) не вызывает коррозии металлов
в) не происходит увлажнение упаковки
г) медленное и неравномерное прогревание стерилизуемых изделий
Стерильность ИМН в открытой емкости сохраняется в течение:
а) 6 часов в) 20 суток
б) 3 суток г) ИМН используются сразу после стерилизации
Укажите правильное соответствие упаковок для стерилизации в сухожаровом шкафу:
а) открытая ёмкость, крафт-пакет в) 2-х слойная бязевая упаковка
б) крафт-пакет, 2-х слойная бязевая упаковка г) бикс с фильтром
Контроль работы стерилизаторов проводят химическим, бактериологическим и ________________ методами.
Режим стерилизации ИМН из стекла в сухожаровом шкафу:
а) t = 1800С – 60 мин в) t = 1320С – 20 мин.
б) t = 1800C – 20 мин г) t = 1200С – 45 мин.
Режим стерилизации ИМН из резины в автоклаве:
а) 1320 С – 20 минут, 2 атм в) 1800 С – 60 минут, 2 атм
б) 1200 С – 45 минут, 1,1 атм г) 1200 С – 20 минут, 1,1 атм
Оптимальный режим использования 6 % перекиси водорода с целью стерилизации медицинских инструментов:
а) t = 18о, 320 минут в) t = 50 о, 180 минут
б) t = 18о, 180 минут г) t = 50о, 160 минут
Эталоны ответа
на тестовый контроль по теме:
«Стерилизация изделий медицинского назначения»
Вариант I | Вариант II | |||
1 | 1.б, 2.в | 1 | 1.б 2.в | |
2 | б | 2 | автоклаве | |
3 | бактериологическим | 3 | а, г | |
4 | 6 | 4 | б, в | |
5 | г | 5 | г | |
6 | в | 6 | а | |
7 | а,г | 7 | физическим | |
8 | в | 8 | а | |
9 | б, в | 9 | б | |
10 | применение растворов химических средств, газовый, плазменный | 10 | в | |
МАНИПУЛЯЦИЯ № 15 — Студопедия
«УПАКОВКА И СТЕРИЛИЗАЦИЯ РЕЗИНОВЫХ ИЗДЕЛИЙ МЕДИЦИНСКОГО НАЗНАЧЕНИЯ: ЗОНДОВ, КАТЕТЕРОВ, ПЕРЧАТОК»
Цель:профилактика внутрибольничной инфекции.
Оснащение: резиновые перчатки, салфетки марлевые разных размеров, тальк,
бикс, индикаторы стерильности, зонды (катетеры), перчатки,
прошедшие предстерилизационную обработку, крафт-бумага, клей.
Последовательность действий:
I.Упаковка перчаток
1. Разложить на рабочем столе большую марлевую салфетку (по размеру перчаток).
2. Взять одну пару перчаток (левую и правую) проверить их на герметичность, внутреннюю часть обработать тальком.
3. Поместить в запястье каждой перчатки маленькую салфетку.
4. Уложить перчатки одну на другую и проложить между ними среднюю салфетку.
5. Завернуть уложенную пару перчаток в большую салфетку.
6. Уложить в бикс на ребро (по длине) упакованные перчатки.
7. Положить в бикс 3 индикатора стерильности на дно, в середину, сверху.
8. Промаркировать бикс согласно требованиям: отделение, название и количество изделия, дата укладки, подпись медсестры.
II. Упаковка зондов, катетеров
1. Приготовить крафт-бумагу.
2. Свернуть зонд (катетер) по спирали и положить его на центральную часть приготовленной бумаги.
3. Упаковать зонд (катетер), завернув бумагу последовательно со всех сторон, закрепить ее (заклеить клеем).
4. Указать на упаковке дату укладки, название резинового изделия, подпись медицинской сестры.
5. Уложить в бикс подготовленный крафт-пакет.
III. Стерилизация
1. Подготовленные резиновые изделия (перчатки, зонды, катетеры, дренажи) стерилизуют в автоклаве при температуре 1200С — 1,1 АТМ – 45 минут.
2. Катетеры, зонды, дренажи можно стерилизовать методом «холодной стерилизации» в растворе 6% перекиси водорода при температуре 180С, экспозиция 6 часов.
3. Стерилизацию можно проводить непосредственно в автоклавах без использования бикса.
МАНИПУЛЯЦИЯ № 16
«УПАКОВКА ШПРИЦЕВ, ИГЛ В КРАФТ-ПАКЕТЫ. СТЕРИЛИЗАЦИЯ»
Цель:профилактика внутрибольничной инфекции.
Оснащение: шприцы, иглы, крафт-пакет, клей.
Последовательность действий:
1. Приготовить крафт-пакет.
2. Поместить в цилиндр шприца две иглы канюлями вниз.
3. Уложить в крафт-пакет поршень и цилиндр шприца подыгольным конусом вниз.
4. Закрыть пакет, заклеить клеем.
5. Указать на пакете дату укладки, емкость шприца, подпись медицинской сестры.
6. Стерилизацию шприцев проводить в автоклавах в течение 20 минут при температуре 1320С-2 АТМ.
Примечание: отсчет времени стерилизации считать от нагревания
автоклава до 1320С.
АВТОКЛАВ • Большая российская энциклопедия
АВТОКЛА́В (от авто… и лат. clavis – запор, задвижка), герметичный аппарат, предназначенный для осуществления разнообразных процессов (обработки продукции, сырья, изделий и др.) при нагревании и под давлением, превышающим атмосферное. В зависимости от сферы применения и назначения автоклавы различаются по конструкции, оборудованию, ёмкости аппарата, созданию температурного режима. Производятся самые разнообразные модели автоклавов для различных отраслей промышленности, однако по основным принципам функционирования они мало чем отличаются друг от друга.
Принцип работы
В автоклаве для повышения температуры и создания давления используется водяная среда, которой заполняется межстенное пространство (водопаровая камера). После выбора технологического (рабочего) цикла в рабочей камере автоклава создаётся предварительный фракционированный с периодическим прогревом вакуум, т. е. происходит эффективное удаление воздуха и конденсата в рабочей камере. При нагревании водяной пар поступает в камеру, повышая в ней давление и температуру в соответствии с заданными параметрами, и начинается фаза стерилизации. Повышенное давление в автоклаве компенсирует температурное расширение продукта. Такие условия позволяют ускорить реакцию, а также увеличить выход продукта. По окончании стерилизационной выдержки в камере автоклава сбрасывается давление и начинается этап вакуумной пульсирующей сушки изделий, а оставшаяся влага мгновенно испаряется при высокой температуре и отрицательном давлении.
В зависимости от характера работы автоклавы снабжаются внутренними, наружными или выносными теплообменниками, механическими, электромагнитными либо пневматическими перемешивающими устройствами, различными приборами для контроля режима температуры, давления, уровня жидкости и регулирования параметров. В промышленности используют автоклавы с водяным (вода в системе циркулирует при помощи насоса) и воздушным (остужение происходит при помощи струи холодного потока воздуха) охлаждением.
Управление циклом стерилизации, а также отображение параметров цикла осуществляется с помощью интерактивного электронного сенсорного экрана, расположенного на лицевой панели автоклава. С помощью расположенных на панели элементов управления (кнопки, плавные регуляторы и т. п.) оператор осуществляет выбор цикла, настройку параметров, а также имеет возможность переводить автоклав в режим ожидания.
Конструкция автоклава
Современные промышленные автоклавы являются сложными высокотехнологичными аппаратами, обладающими большой производительностью. По конструкции автоклавы бывают вертикальные, горизонтальные, вращающиеся, качающиеся и колонные. Автоклав имеет вид сосуда (камеры, цилиндра), который на время работы закрывается специально подогнанными сферичными крышками, обеспечивающими его полную герметичность, т. к. в нём происходит нагрев продукта под давлением до высоких температур.
В вертикальных автоклавах (характеризуются компактной конструкцией) водяная среда нагревается в основном при помощи специальных трубчатых электрических нагревателей (тэнов), расположенных внутри нижней части камеры автоклава. Такие автоклавы получили широкое распространение для использования в лабораторных условиях. В горизонтальных автоклавах (рис.) чаще используется газовый обогрев, который характеризуется минимальным временем нагрева и большей гибкостью эксплуатации. Такие автоклавы применяются, как правило, в промышленности для обработки композитных материалов. Это лучший вариант классического автоклава, так как имеет простой монтаж, занимает небольшую площадь и не требует системы диатермического обогрева. Кроме этого, расходы на процесс термической обработки изделия у такого автоклава значительно ниже, чем при использовании электрического автоклава. Существуют модели горизонтального автоклава и со спиральным теплообменником, которые являются примером энергосберегающих технологий. Спиральный теплообменник позволяет работать с любым изделием, однако его стоимость значительно выше газового, кроме этого, он имеет и длительный срок окупаемости. Вращающиеся автоклавы применяют для работы с суспендированными (суспензированными, взвешенными) твёрдыми или кашицеобразными веществами (для выщелачивания минеральных концентратов разнообразных металлов и руд). Автоклав имеет вид герметичного сосуда со съёмной крышкой, которая прикреплена к корпусу при помощи уплотнительной прокладки и шпилек. Снаружи крышки монтируется запорный кран с многослойным фильтром. Качающиеся автоклавы позволяют выполнять перемешивание веществ в таких упаковках, для которых стерилизация в обычных автоклавах считается неприемлемой. Колонные автоклавы обычно используются для создания глинозёма из бокситов (позволяют снизить трудовые и временны́е затраты в процессе их получения).
Автоклавы изготовляют из высококачественных сталей, алюминия и других металлов, которые нередко покрывают химически стойкими материалами (эмалью, фторопластами). Корпус конструируют методом сваривания или склёпывания звеньев с выпуклыми днищами. В корпусе делают специальные отверстия (крышки), через которые удобно загружать материалы. Пар подаётся к перфорированной трубе через штуцер, а конденсат удаляется через спускной клапан. В электрических автоклавах система подачи нагретого пара отделена от рабочей камеры. Пар подаётся в камеру через патрубок от котелка, снабжённого электронагревательным элементом с регулятором степени нагрева. Чтобы избежать больших тепловых потерь, внешние поверхности автоклава покрыты тепловой изоляцией, что способствует интенсификации технологического процесса.
Конструкция и основные параметры промышленного автоклава разнообразны: ёмкость от нескольких десятков кубических сантиметров до кубометров; предназначаются для работы под давлением до 150 МПа (1500 кгс/см²) при температуре до 500 °C. Как правило, современные промышленные автоклавы в диаметре составляют от 1,2 м до 7,6 м, в длину – от 1,9 м до 40 м. При проведении в автоклаве физико-химических процессов используются давления до 300 МПа и температуры до нескольких тысяч градусов.
Применение автоклавов
Автоклавы применяют для научных исследований (лабораторные автоклавы), в медицине, биологии, металлургии, химической, резиновой, пищевой промышленности, при производстве стройматериалов.
Основная часть автоклавов, используемых в медицине и биологии, – герметически закрывающийся резервуар с двойными стенками, выдерживающими высокое давление. Если процесс стерилизации осуществляется без воздействия высокого давления, то используют термин стерилизатор либо сушильный шкаф. Медицинские автоклавы применяют для стерилизации хирургического перевязочного материала и инструментов, посуды и некоторых приборов для выращивания микроорганизмов, обеззараживания инфицированного материала, уничтожения культур болезнетворных микроорганизмов, при создании изделий из карбонового волокна, для придания им твёрдых форм и т. п. В межстенное пространство (водопаровая камера) заливается дистиллированная вода. При нагревании водяной пар поступает в стерилизационную камеру, повышая в ней давление и температуру (выше 100 °С).
В металлургии (гидрометаллургии, см. также Автоклавное выщелачивание) с помощью автоклавов выполняется очистка растворов металлов от примесей и процесс восстановления драгоценных и редкоземельных металлов после выщелачивания из подготовленных растворов. Объём аппарата может изменяться от десятков кубических миллиметров (лабораторные импульсные автоклавы) до нескольких сотен кубометров (горизонтальные автоклавы для окисления Ni-концентратов). Для агрессивных жидкостей используют автоклавы из нержавеющей стали, а также аппараты, футерованные коррозионно- и термостойкими покрытиями или плитками. Используют цилиндрические или сферические автоклавы, работающие при 260 °С и давлении 6 МПа, и автоклавные установки типа «труба в трубе» (во внешнюю трубу подают теплоноситель, во внутреннюю – нагреваемую смесь), работающие при температуре менее 300 °С.
В химической промышленности автоклавы применяются при производстве гербицидов, органических полупродуктов и красителей, в процессах синтеза. Для проведения разнообразных химических реакций данный аппарат называют химическим реактором. В случае необходимости перемешивания продукта используются автоклавы с бессальниковыми мешалками и экранированным электродвигателем, не требующим уплотнения.
В резиновой промышленности автоклавы используются для вулканизации или отверждения многих резиновых или пластиковых изделий.
В пищевой промышленности автоклавы применяются для стерилизации, пастеризации продуктов (в т. ч. консервов), приготовления пищи и др. Используются вертикальные и горизонтальные автоклавы широкого спектра разновидностей, размеров и принципов действия. Например, в горизонтальных автоклавах для пищевой промышленности может создаваться необходимое противодавление по отношению к каждой отдельно взятой упаковке с продуктом, что позволяет проводить стерилизацию продуктов не только в жёсткой таре (стеклянная, железная), но и в мягкой и полужёсткой упаковке.
Производство строительных материалов, в частности силикатных, базируется на гидротермальном синтезе гидросиликатов кальция, который осуществляется в реакторе-автоклаве в среде насыщенного водяного пара с давлением 0,8–3 МПа и температурой 175–200 °С. В данном производстве большой объём работ составляет процесс получения извести для сырьевой смеси. В технологический процесс производства извести входят следующие операции: добыча известкового камня в карьерах, дробление и сортировка его по фракциям, обжиг в шахтных вращающихся и других печах, дробление или помол комовой извести (получение негашёной извести). Получение сырьевой смеси осуществляется двумя способами: барабанным и силосным, которые отличаются друг от друга приготовлением известково-песчаной смеси.
В наши дни почти все элементы зданий и сооружений (панели, плиты перекрытий, элементы лестниц и др.) могут быть изготовлены из армированного силикатного бетона, который по своим свойствам почти не уступает железобетонным, а благодаря применению местных сырьевых материалов и промышленных отходов обходится на 15–20% дешевле, чем аналогичные железобетонные элементы на портландцементе. На современных автоклавных установках изготавливают газобетон и пенобетон. Их широко применяют в строительстве коммерческих и жилых зданий разного назначения и этажности. Газобетон и пенобетон могут быть применены как для несущей конструкции, так и для межкомнатных перегородок и в качестве перемычек. Автоклавный метод изготовления газобетона и пенобетона является основным, так как в автоклаве создаются оптимальные условия для твердения смеси, а использование управляемого автоклавного процесса позволяет получить газобетон и пенобетон с заданными техническими характеристиками.
Так же изготавливают ячеистый бетон, силикатные блоки и панели, облицовочные, теплоизоляционные материалы и другие изделия. Автоклавы используются для изготовления плёночного триплекса. При использовании автоклавной технологии обеспечиваются улучшенные оптические характеристики стекла, повышается его влагостойкость и т. п. При производстве триплекса применяют туннельные или тупиковые автоклавы. Внешне они представляют собой трубу 3–6 м в диаметре и 15–20 м в длину, закрываемую крышкой с байонетными затворами (тупиковыми с одной стороны, туннельными с двух сторон). Вдоль по длине автоклава расположены рельсы для вагонеток с изделиями. Автоклавы оборудованы магистралями для впуска насыщенного пара, перепуска отработанного пара в другой автоклав, выпуска пара в атмосферу или в утилизатор и для конденсатоотвода.
Историческая справка
Прообразом современного автоклава был созданный Д. Папеном в 1680 медицинский аппарат для стерилизации (она проводилась при высокой температуре, но без давления выше атмосферного), т. н. стерилизатор или сушильный шкаф. В 1795 французский кондитер Ф. Аппер изобрёл способ сохранять съестные припасы. Он упаковывал продукты в специальную ёмкость и подвергал их кипению в обычной воде; таким образом получился первый автоклав для домашнего (бытового) применения. В 1879 француз Ш. Шамберлен создал уже настоящий автоклав, в котором создавалось нужное давление при повышении температурного режима. Изобретение получило распространение исключительно среди учёных-химиков и медиков, перед которыми остро стоял вопрос о стерилизации инструментов.
Прототипом современного автоклава, применяемого в химической технологии, является аппарат, созданный В. Н. Ипатьевым в 1904. В строительстве способ изготовления силикатного (известково-песчаного) кирпича в автоклаве изобретён в Германии в 1880 учёным В. Михаэлисом. В России автоклавные устройства для производства известково-песочных блоков, фибролита, облицовочных плит появились в 1930-х гг. До 1950-х гг. единственным видом силикатных автоклавных изделий были силикатный кирпич и небольшие камни из ячеистого силикатного бетона. Однако благодаря работам российских учёных впервые в мире было создано производство крупноразмерных силикатобетонных автоклавных изделий для сборного строительства. Возможность образования в автоклаве камневидного изделия была установлена в конце 19 в., но массовое производство силикатных изделий, деталей и конструкций, особенно типа бетонов, было впервые организовано в нашей стране. Технология их изготовления механизирована и в значительной мере автоматизирована, что обеспечивает получение более дешёвой продукции по сравнению с цементными материалами и изделиями. Эффективные исследования в этом направлении выполнили П. И. Боженов, А. В. Волженский, П. П. Будников, Ю. М. Бутт и др. Было показано, что при автоклавной обработке образуются наиболее устойчивые низкооснóвные гидросиликаты.
В 1953 компания «Lagarde» разработала автоклав для применения в текстильной промышленности (с его помощью красили ткани). В 1988 появился автоклав для домашнего консервирования, который работал при помощи подключения в домашнюю электрическую сеть.
Стерилизация лабораторного оборудования Стерилизация (от латинского слова sterilis — бесплодный) — обеспложивание, освобождение от всего живого. В микробиологической практике стерилизации подвергают инструменты, посуду, питательные среды и другие материалы, применяемые в работе. Стерильность может быть достигнута при помощи физических и химических методов. Стерилизация Стерилизация, в отличие от дезинфекции, предусматривает уничтожение в стерилизуемом объекте всех вегетативных и споровых, патогенных и непатогенных микроорганизмов. Стерилизацию производят различными способами: паром, сухим горячим воздухом, кипячением, фильтрацией и т. д. Выбор того или иного способа стерилизации определяется качеством и свойствами микрофлоры стерилизуемого объекта. Подготовка и стерилизация лабораторного оборудования Перед стерилизацией лабораторную посуду моют и сушат. Пробирки, флаконы, бутыли, матрацы и колбы закрывают ватно-марлевыми пробками. Поверх пробок на каждый сосуд (кроме пробирок) надевают бумажные колпачки. Резиновые, корковые и стеклянные пробки стерилизуют в отдельном пакете, привязанном к горлышку посуды. Чашки Петри стерилизуют завернутыми в бумагу по 1—10 штук. Пастеровские пипетки по 3—15 шт. заворачивают в оберточную бумагу. В верхнюю часть каждой пипетки вкладывают кусочек ваты, предупреждающий попадание материала в окружающую среду. При завертывании пипеток нужно соблюдать большую осторожность, чтобы не обломать запаянные концы капилляров. Во время работы пипетки из пакета вынимают за верхний конец. В верхнюю часть градуированных пипеток, как и в пастеровские пипетки, вставляют предохранительную вату и затем заворачивают в плотную бумагу, нарезанную предварительно полосками шириной 2—2,5 см и длиной 50—70 см. Полоску кладут на стол, левый конец ее загибают и завертывают им кончик пипетки, затем, вращая пипетку, навертывают на нее ленту бумаги. Для того чтобы бумага не разворачивалась, противоположный конец ее закручивают или приклеивают. На бумаге надписывают объем завернутой пипетки. При наличии пеналов градуированные пипетки стерилизуют в них. Лабораторную посуду стерилизуют: а) сухим жаром при температуре 180°С и 160°С соответственно 1 ч и 150 минут. б) в автоклаве при давлении 1,5 атм. в течение 60 минут, для уничтожения споровой микрофлоры – 90 минут при 2 атм. Стерилизация шприцев. Шприцы стерилизуют в разобранном виде: отдельно цилиндр и поршень в 2% растворе гидрокарбоната натрия 30 минут. При работе со спороносной микро¬флорой стерилизацию производят в автоклаве при 132±2°С (2 атм.) в течение 20 мин, при 126±2°С (1,5 атм.) — 30 мин. Простерилизованный шприц собирают после того, как он остынет, в цилиндр вставляют поршень, надевают иглу, пред¬варительно вынув из нее мандрен. Иглу, цилиндр и поршень берут пинцетом, который стерилизуют вместе со шприцем. Стерилизация металлических инструментов. Металлические инструменты (ножницы, скальпели, пинцеты и пр.) стерилизуют в 2% растворе гидрокарбоната натрия, который предупреждает появление ржавчины и потерю остроты. Лезвия скальпелей и ножниц перед погружением в раствор рекомендуется обертывать ватой. Стерилизация бактериальных петель. Бактериальные петли, сделанные из платиновой или нихромовой проволоки, стерилизуют в пламени спиртовой или газовой горелки. Такой способ стерилизации получил название прокаливания или фламбирования. Петлю в горизонтальном положении вносят в нижнюю, наиболее холодную, часть пламени горелки, чтобы не произошло разбрызгивания сжигаемого патогенного материала. После того как он сгорит, петлю переводят в вертикальное положение, накаливают докрасна вначале нижнюю, затем верхнюю часть проволоки и прожигают петледержатель. Прокаливание в целом занимает 5—7 с. Подготовка к стерилизации и стерилизация бумаги, марли и ваты. Вату, марлю, фильтровальную бумагу стерилизуют в сухожаровой печи при температуре 160°С в течение часа от момента показания термометром данной температуры или в автоклаве при давлении 1 атм. в течение 30 минут. Перед стерилизацией бумагу и марлю нарезают кусочками, а вату сворачивают в виде шариков или тампонов нужной величины. После этого каждый вид материала в отдельности по одной или несколько штук заворачивают в плотную бумагу. При разрыве пакета стерилизованный материал следует стерилизовать повторно, так как стерильность его нарушается. Стерилизация перчаток и других резиновых изделий. Изделия из резины (перчатки, трубки и т. д.), загрязненные вегетативной формой микробов, стерилизуют кипячением в 2% растворе гидрокарбоната натрия или текучим паром в течение 30 минут; при загрязнении спороносной микрофлорой—в автоклаве при давлении 1,5—2 атм. в течение 30 или 20 минут. Резиновые перчатки перед стерилизацией внутри и снаружи пересыпают тальком для предохранения их от склеивания. Между перчатками прокладывают марлю. Каждую пару перчаток завертывают отдельно в марлю и в таком виде помещают в биксы. Стерилизация патогенных культур микробов. Пробирки и чашки, содержащие культуры микробов, не нужные для дальнейшей работы, складывают в металлический бак, пломбируют крышку и сдают на стерилизацию. Культуры патогенных микробов, вегетативные формы, убивают в автоклаве в течение 30 минут при давле¬нии 1 атм. Сдача баков для стерилизации в автоклавную производится специально выделенным лицом под расписку. Режим стерилизации регистрируется в специальном журнале. При уничтожении культур микробов I и II групп патогенности, а также материала, зараженного или подозрительного на зараженность возбудителями, отнесенными к этим группам, баки с отработанным материалом переносят на металлических подносах с высокими бортами в присутствии сопровождающего лица, допущенного к работе с заразным материалом. Виды стерилизации Стерилизация кипячением. Стерилизацию кипячением производят в стерилизаторе. В стерилизатор наливают дистиллированную воду, так как водопроводная образует накипь. (Стеклянные предметы погружают в холодную, металлические предметы—в горячую воду с добавлением гидрокарбоната натрия). Стерилизуемые предметы кипятят на слабом огне 30-60 минут. Началом стерилизации считается момент закипания воды в стерилизаторе. По окончании кипячения инструменты берут стерильным пинцетом, который кипятят вместе с остальными предметами. Стерилизация сухим жаром. Стерилизация сухим жаром производится в печи Пастера. Подготовленный к стерилизации материал кладут на полки так, чтобы он не соприкасался со стенками. Шкаф закрывают и после этого включают обогрев. Продолжительность стерилизации при температуре 150°С 2 ч, при 165°С – 1 ч, при 180°С – 40 мин, при 200°С – 10-15 мин (при 170°С бумага и вата желтеют, а при более высокой температуре обугливаются). Началом стерилизации считается тот момент, когда тем¬пература в печи достигнет нужной высоты. По окончании срока стерилизации печь выключают, но дверцы шкафа не открывают до полного охлаждения, так как холодный воздух, поступающий внутрь шкафа, может вызвать образование тре¬щин на горячей посуде. Стерилизация паром под давлением. Стерилизацию паром под давлением производят в автоклаве. Автоклав состоит из двух котлов, вставленных один в другой, кожуха и крышки. Наружный котел называют водопаровой камерой, внутрен¬ний — стерилизационной камерой. В водопаровом котле происходит образование пара. Во внутренний котел помещают стерилизуемый материал. В верхней части стерилизационного котла имеются небольшие отверстия, через которые прохо¬дит пар из водопаровой камеры. Крышка автоклава герметически привинчивается к кожуху. Кроме перечисленных основных частей, автоклав имеет ряд деталей, регулирующих его работу: манометр, водомерное стекло, предохранительный клапан, выпускной, воздушный и конденсационный краны. Манометр служит для определения давления, создающегося в стерилизационной камере. Нормальное атмосферное давление (760 мм рт. ст.) принимается за нуль, поэтому в неработающем автоклаве стрелка манометра стоит на нуле. Между показаниями манометра и температурой имеется определенная зависимость (табл. 1).
Красная черта на шкале манометра определяет максимальное рабочее давление, которое допускается в автоклаве. Предохранительный клапан служит для предохранения от чрезмерного повышения давления. Его устанавливают на заданное давление, то есть, давление, при котором нужно производить стерилизацию, при переходе стрелки манометра за черту клапан автоклава автоматически открывается и выпускает лишний пар, замедляя тем самым дальнейший подъем давления. На боковой стенке автоклава имеется водомерное стекло, показывающее уровень воды в водопаровом котле. На трубке водомерного стекла нанесены две горизонтальные черты — нижняя и верхняя, обозначающие соответственно допускаемый нижний и верхний уровень воды в водопаровой камере. Воздушный кран предназначен для удаления воздуха из стерилизационной и водопаровой камер в начале стерилизации, так как воздух, являясь плохим проводником тепла, нарушает режим стерилизации. На дне автоклава находится конденсационный кран для освобождения стерилизационной камеры от конденсата, образующегося в период нагревания стерилизуемого материала. Правила работы с автоклавом. Перед началом работы осматривают автоклав и контрольно-измерительную аппаратуру. В автоклавах с автоматическим регулированием пара на электровакуумном манометре водопаровой камеры стрелки устанавливают в соответствии с режимом стерилизации: нижнюю стрелку ставят на 0,1 атм. ниже, верхнюю—на 0,1 атм. выше рабочего давления, водопаровую камеру заполняют водой до верхней отметки мерного стекла. В период заполнения водой вентиль на трубе, по которой пар поступает в камеру, держат открытым для свободного выхода воздуха из котла. Стерилизационную камеру автоклава загружают стерилизуемым материалом. После этого крышку (или дверцу) автоклава закрывают, плотно закрепляя центральным затвором или болтами; чтобы избежать перекоса, болты завинчивают крест-накрест (по диаметру). Затем включают источник подогрева (электрический ток, пар), закрывая вентиль на трубе, соединяющей источник пара со стерилизационной камерой. С началом парообразования и создания давления в водопаровой камере производят продувку (удаление воздуха из стерилизационного котла). Способ удаления воздуха определяется конструкцией автоклава. Вначале воздух выходит отдельными порциями, затем появляется ровная непрерывная струя пара, указывающая, что из стерилизационной камеры воздух полностью вытеснен. После удаления воздуха кран закрывают, и в стерилизационной камере начинается постепенное повышение давления. Началом стерилизации считается тот момент, когда стрелка манометра показывает заданное давление. После этого интенсивность подогрева уменьшают, чтобы давление в автоклаве в течение нужного времени оставалось на одном уровне. По окончании времени стерилизации подогревание прекращают. Закрывают вентиль в трубопроводе, подающем пар в стерилизационную камеру, и открывают вентиль на конденсационной (нисходящей) трубе для снижения давления пара в камере. После падения стрелки манометра до нуля медленно ослабляют прижимные приспособления и открывают крышку автоклава. Температура и продолжительность стерилизации определяются качеством стерилизуемого материала и свойствами тех микроорганизмов, которыми он заражен. Контроль температуры в стерилизационной камере осуществляется периодически с помощью бактериологических тестов. Биотесты изготовляются бактериологическими лабораториями ЦСЭН. В случае непрохождения данных тестов производят проверку технического состояния автоклава. Стерилизация текучим паром. Стерилизация текучим паром производится в текучепаровом аппарате Коха или в автоклаве при незавинченной крышке и открытом выпускном кране. Аппарат Коха представляет собой металлический полый цилиндр с двойным дном. Пространство между верхней и нижней пластинками дна заполняют на 2/3 водой (для спуска оставшейся после стерилизации воды есть кран). Крышка аппарата имеет в центре отверстие для термометра и несколь¬ко небольших отверстий для выхода пара. Стерилизуемый материал загружают в камеру аппарата неплотно, чтобы обеспечить возможность наибольшего контакта его с паром. Началом стерилизации считается время с момента закипания воды и поступления пара в стерилизационную камеру. В текучепаровом аппарате стерилизуют, главным образом, питательные среды, свойства которых изменяются при температуре выше 100°С. Стерилизацию текучим паром следует проводить повторно, так как однократное прогревание при температуре 100°С не обеспечивает полного обеззараживания. Такой метод получил название дробной стерилизации: обработку стерилизуемого материала текучим паром проводят по 30 минут ежедневно в течение 3 дней. В промежутках между стерилизациями материал выдерживают при комнатной температуре для прорастания спор в вегетативные формы, которые погибают при последующих прогреваниях. Тиндализация. Тиндализация—дробная стерилизация с применением температуры ниже 100°С, предложенная Тиндалем. Прогревание стерилизуемoгo материала производят в водяной бане, снабженной терморегулятором, по часу при температуре 60—65°С в течение 5 дней или при 70— 80°C в течение 3 дней. В промежутках между прогреваниями обрабатываемый материал выдерживают при температуре 25°С для прорастания спор в вегетативные формы, которые погибают при последующих прогреваниях. Тиндализацией пользуются для обеспложивания питательных сред, содержащих белок. Механическая стерилизация с помощью бактериальных ультрафильтров. Бактериальные фильтры применяют для освобождения жидкости от находящихся в ней бактерий, а также для отделения бактерий от вирусов, фагов и экзотоксинов. Вирусы бактериальными фильтрами не задерживаются, и поэтому ультрафильтрацию нельзя рассматривать как стерилизацию в принятом значении этого слова. Для изготовления ультрафильтров применяют мелкопористые материалы (каолин, асбест, нитроцеллюлоза и др.), способные задерживать бактерии. Асбестовые фильтры (фильтры Зейтца) представляют собой асбестовые пластинки толщиной 3—5 мм и диаметром 35 и 140 мм для фильтрации малых и больших объемов жидкости. В нашей стране асбестовые фильтры, изготовляют двух марок: «Ф» (фильтрующие), задерживающие взвешенные частицы, но пропускающие бактерии, и «СФ» (стерилизующие), более плотные, задерживающие бактерии. Перед употреблением асбестовые фильтры монтируют в фильтровальные аппараты и вместе с ними стерилизуют в автоклаве. Асбестовые фильтры используются однократно. Мембранные ультрафильтры изготавливаются из нитроцеллюлозы и представляют собой диски белого цвета диаметром 35 мм и толщиной 0,1 мм. Бактериальные фильтры различаются по величине пор и обозна¬чаются порядковыми номерами (табл. 2).
Непосредственно перед употреблением мембранные фильтры стерилизуют кипячением. Фильтры помещают в дистиллированную воду, подогретую до температуры 50— 60°С, чтобы предупредить их скручивание, кипятят на слабом огне в течение 30 минут, меняя 2—3 раза воду. Простерилизованные фильтры во избежание их повреждения вынимают из стерилизатора фламбированным и остуженным пинцетом с гладкими кончиками. Для фильтрации жидкостей бактериальные фильтры монтируют в специальные фильтровальные приборы, в частности, в фильтр Зейтца. Он состоит из 2-х частей: верхней, имеющей форму цилиндра или воронки, и нижней—опорной части аппарата, с так называемым фильтровальным столиком из металлической сетки или чистой керамической пластинки, на которую помещают мембранный или асбестовый фильтр. Опорная часть аппарата имеет форму воронки, суживающаяся часть которой находится в резиновой пробке горлышка колбы Бунзена. В рабочем состоянии верхнюю часть прибора фиксируют на нижней с помощью винтов. Перед началом фильтрации места соединения различных частей установки для создания герметичности заливают парафином. Отводную трубку колбы присоединяют толстостенной резиновой трубкой к водоструйному, масляному или велосипедному нacocy. После этого в цилиндр или воронку аппарата наливают фильтруемую жидкость и включают насос, создающий вакуум в приемном сосуде. В результате образующейся разности давлений фильтруемая жидкость проходит через поры фильтра в приемник. Микроорганизмы остаются на поверхности фильтра. | |||
передовых методов стерилизации резиновых изделий
Фармацевтические укупорочные средства, используемые в асептических средах, должны вводиться в стерильном состоянии. Наиболее распространенными методами стерилизации резиновых пробок (например, пробок) являются автоклавирование (насыщенный пар) и гамма-облучение. Оба метода могут влиять на химические (например, профиль экстрагируемых веществ) и физические / функциональные свойства (например, силы отрыва и выдавливания). Поэтому важно правильно выбрать метод.
Чтобы удовлетворить разнообразные потребности клиентов, West предлагает широкий ассортимент резиновых пробок и поршней:
- Westar ® Готовые к использованию (RU) стерильные компоненты — промытые и готовые к использованию в STERIlizableBAG ™ или мешках с портами (стерилизованных в автоклаве), или
- Westar ® Готовые к стерилизации (RS) компоненты — промытые и готовые к стерилизации в STERIlizableBAG ™ или мешках с портами
Для стерильных компонентов Westar RU обеспечивается уровень стерильности (SAL) 10-6 или выше, т.е.д., вероятность микробного загрязнения не превышает одного компонента на миллион (Руководство для промышленности: Проверка целостности системы закрытия контейнеров вместо проверки на стерильность как компонент протокола стабильности для стерильных продуктов — https://www.fda.gov /RegulatoryInformation/Guidances/ucm146074.htm)
Westar RS компоненты должны быть стерилизованы фармацевтической компанией. West обычно рекомендует автоклавирование: (а) цикл пара при минимальной температуре 121,1 ° C (но не более 123 ° C) в течение максимум 60 минут, а затем (б) цикл сушки при 105 ° C в течение максимум 8 часов.Для некоторых приложений гамма-облучение может быть правильным выбором. Какой бы метод ни использовался, фармацевтическая компания должна гарантировать, что стерилизованные компоненты соответствуют стандартам стерильности и нормативным требованиям (USP <381> и EP 3.2.9).
Служба технической поддержки клиентов
West может помочь в выборе правильного метода стерилизации и в сотрудничестве со Службой аналитических лабораторий для проведения компендиальных тестов.
Для получения дополнительной информации о крышках или стерилизации обратитесь к представителю службы технической поддержки клиентов или посетите Центр знаний.
STERIlizableBAG ™ и Westar ® являются зарегистрированными товарными знаками или товарными знаками West Pharmaceutical Services, Inc. в США и других юрисдикциях.
Использование в автоклаве
Химические индикаторы
Индикаторы ленты
Ленточные индикаторы представляют собой бумажную ленту на липкой основе с термочувствительными химическими индикаторными метками. Индикаторы ленты меняют цвет или отображают диагональные полосы, слова «стерильный» или «автоклавированный» при воздействии температуры 121 ° C.Ленточные индикаторы обычно размещаются на внешней стороне загрузки отходов. Если термочувствительная лента не показывает, что в процессе стерилизации была достигнута температура не менее 121 ° C, загрузка не считается обеззараженной. Если индикаторы ленты выходят из строя при двух последовательных загрузках, сообщите об этом начальнику отдела безопасности.
Ленточные индикаторы не предназначены и не предназначены для доказательства того, что организмы действительно были убиты. Они указывают на то, что в автоклаве была достигнута температура 121 ° C.EHS рекомендует НЕ использовать автоклавную ленту как единственный индикатор дезактивации или стерилизации.
Встроенные химические индикаторные полоски
Встроенные химические индикаторные полоски обеспечивают ограниченную проверку температуры и времени, отображая изменение цвета после воздействия нормальной рабочей температуры автоклава 121 ° C в течение нескольких минут. Индикаторы химического изменения цвета могут быть помещены в загрузку отходов. Если химические индикаторы не работают при двух последовательных загрузках, сообщите об этом своему начальнику отдела безопасности.
Биологические индикаторы
Флаконы с биологическими индикаторами содержат споры B. stearothermophilus , микроорганизма, который инактивируется при воздействии насыщенного пара с 121,1 o ° C в течение минимум 20 минут. Автоклавы, используемые для обработки биологических отходов, будут оцениваться с помощью биологического индикатора EHS ежеквартально.
Процедура
- EHS будет координировать биологические валидационные испытания с сотрудниками лаборатории.
- Индикаторы инкубируются в EHS в течение 24 часов при 60 ° C с контролем, который поддерживается при комнатной температуре.
Результаты
- Если автоклавированный индикатор показывает рост, проверка не удалась и будет повторена.
- Если второй индикатор проверки не работает, EHS уведомит об этом начальника отдела безопасности и запросит обслуживание автоклава. Автоклав не следует использовать до тех пор, пока не будет проведено обслуживание и не пройдены проверочные испытания.
- Результаты проверочных испытаний отправляются сотрудниками EHS по электронной почте в соответствующие лаборатории и начальнику отдела безопасности.
- EHS ведет документацию по всем валидационным испытаниям.
Бухгалтерский учет:
Журнал автоклава:
Персонал лаборатории должен вести журнал автоклава, содержащий следующие данные:
- Дата, время и имя оператора
- Контактная информация: Лаборатория, номер кабинета, телефон
- Тип стерилизуемого материала / цикл
- Температура, давление и продолжительность стерилизации загрузки.
Результаты теста на биологический индикатор
- EHS сохраняет результаты всех тестов на биологические индикаторы.
Как работает лабораторный автоклав?
Стерилизация паром — важный процесс, который выполняется в каждой лаборатории. В этой статье мы рассмотрим историю паровой стерилизации, принцип работы стерилизатора и новые тенденции в дизайне стерилизатора.
Содержание
Введение в паровую стерилизацию
Терминология
Термины паровой стерилизатор и автоклав являются синонимами и могут использоваться как синонимы.Тем не менее, автоклав часто используется в лабораторных условиях, а стерилизатор чаще используется в больницах или фармацевтических учреждениях.
Автоклавы используют тепло пара для уничтожения любых микробов, которые могут присутствовать на зараженной загрузке . Загрузка, также известная как товар , считается стерильной после того, как она прошла полный цикл стерилизации . После того, как загрузка станет стерильной, ее можно использовать, не опасаясь занесения чужеродных микроорганизмов в чувствительную среду, такую как лаборатория, операционная больницы, предприятие по производству пищевых продуктов и т.Различные типы товаров необходимо стерилизовать в течение разного времени и при разных температурах. Некоторые автоклавы включают дополнительные функции, такие как функции вакуумирования, специальные циклы и встроенные электрические бойлеры.
История автоклава
Чарльз Чемберленд изобрел автоклав в 1879 году, но концепция использования пара в замкнутом пространстве для предотвращения болезней существует в той или иной форме с 1679 года.
Принципы и методы для стерилизация практически не изменилась за последние 150 лет.Фактически, большинство основных достижений в технологии автоклавов с 1879 года были связаны с мониторингом процесса стерилизации, безопасностью автоклавов и созданием цикла стерилизации, а не с изменениями процесса стерилизации.
Почему Steam?
Чтобы убить клетку с помощью тепла, ее температура должна быть повышена до такой степени, при которой белки в клеточной стенке разрушаются и коагулируют. Пар — очень эффективная среда для передачи тепла, что делает его отличным способом уничтожения микробов.С другой стороны, воздух — очень неэффективный способ передачи тепла / энергии из-за концепции, известной как теплота испарения.
Для доведения одного литра воды до точки кипения (100C) требуется 80 килокалорий (ккал) тепловой энергии. Для преобразования этого литра воды в пар потребуется 540 ккал, а это значит, что пар при 100 ° C содержит в семь раз больше энергии, чем вода при 100 ° C.
Эта энергия делает пар намного более эффективным в уничтожении микроорганизмов.Когда пар сталкивается с более холодным объектом, он конденсируется в воду. Затем он передает всю энергию, которая была использована для кипячения воды, прямо в воду. Этот процесс нагревает клетки намного эффективнее, чем воздух при аналогичных температурах. Вот почему мы используем пар для достижения стерильности.
Что такое бесплодие?
У большинства людей есть рабочее понимание, что стерильные товары не содержат микроорганизмов и, следовательно, безопасны для использования в медицине, производстве пищевых продуктов, исследованиях или других условиях, в которых присутствие микробов может представлять значительную угрозу безопасности или вред.
Точное количество микроорганизмов, которые останутся живыми с течением времени при фиксированной температуре, выражается в виде вероятностной логарифмической кривой — функции, которая приближается, но никогда не достигает нуля (см. Рисунок 1).
Рисунок 1
Когда функция приближается к нулю, обычно выбирают уровень достоверности, называемый уровнем гарантии стерильности (SAL), для шансов на то, что последний присутствующий микроорганизм выживет. Вопреки распространенному мнению, стерилизация не является бинарной, если что-то либо стерильно, либо нестерильно.Стерилизация — это статистическое событие, характеризующееся этим коэффициентом достоверности (SAL). Общий стандарт для SAL — 10-6, или один шанс на миллион выживания одного жизнеспособного микроорганизма. Продолжительность стерилизации зависит от заданной температуры и желаемого уровня SAL; более высокие температуры обеспечат стерильность быстрее.
Как работает автоклав?
Общий процесс
Будь то небольшой настольный агрегат или крупногабаритный агрегат размером с комнату, все автоклавы работают по принципам, аналогичным принципам обычной кухонной скороварки, то есть дверца закрывается, образуя герметичную камеру, и весь воздух в этой камере заменяется паром.Затем пар сжимают, чтобы довести его до желаемой стерилизации в течение желаемой продолжительности. По завершении цикла пар выпускается, и товары могут быть удалены.
Для более подробного объяснения различных фаз цикла стерилизации, пожалуйста, обратитесь к списку и изображению (Рисунок 2), показанным ниже:
1. Фаза продувки: Пар проходит через стерилизатор и начинает вытеснять воздух. ; температура и давление слегка повышаются до непрерывной продувки.
2. Фаза выдержки (стерилизации): Во время этой фазы система управления автоклава запрограммирована на закрытие выпускного клапана, в результате чего внутренняя температура и давление повышаются до желаемой уставки. Затем программа поддерживает желаемую температуру (остается) до тех пор, пока не будет достигнуто желаемое время.
3. Выпускная фаза: Давление сбрасывается из камеры через выпускной клапан, и внутри восстанавливается давление окружающей среды (хотя содержимое остается относительно горячим).
Рисунок 2
Критические компоненты автоклава
Типичный лабораторный автоклав состоит из следующих компонентов (Рисунок 3):
Рисунок 3
1. Емкость
Емкость является основной корпус автоклава и состоит из внутренней камеры и внешней рубашки. Лабораторные и больничные автоклавы сконструированы с камерами с «рубашкой» (см. Рис. 4), где рубашка заполнена паром, что сокращает время, необходимое для завершения цикла стерилизации, и уменьшает конденсацию внутри камеры.Сосуд, спроектированный и изготовленный с полной рубашкой, превосходит сосуд с частичной рубашкой или рубашкой с защитной оболочкой по следующим причинам: полная рубашка улучшает однородность температуры в камере, снижает вероятность мокрых пакетов и помогает минимизировать влажный пар, который не подходит для стерилизации. [
В США каждая емкость автоклава проверяется и маркируется паспортной табличкой Американского общества инженеров-механиков (ASME), на которой указан номер Национального совета.Производители должны провести гидростатические испытания каждого сосуда и наклеить паспортную табличку ASME перед вводом автоклава в эксплуатацию. Этот осмотр и паспортная табличка ASME являются ключевыми показателями исправной работы автоклава.
Сосуды для лабораторных и больничных автоклавов могут различаться по размеру от 100 л до 3 000 л и обычно изготавливаются из нержавеющей стали 316L. Внутренние камеры изготавливаются из нержавеющей стали 316L или никелированной, а внешние кожухи изготавливаются из нержавеющей стали 316L, 304L или углеродистой стали.
2.Система управления
Все современные автоклавы оснащены интерфейсом контроллера, мало чем отличающимся от того, что вы найдете в микроволновой печи или духовке. Тем не менее, системы управления автоклавами, как правило, немного сложнее, чем системы бытовой техники. Цикл стерилизации следует заранее запрограммированной формуле программного обеспечения, которая открывает и закрывает клапаны и другие компоненты в определенной последовательности. Поэтому для всех автоклавов требуется какая-либо система управления, будь то простая система «нажимных кнопок» с микропроцессором или такая сложная, как программируемый логический контроллер с цветным сенсорным экраном.
3. Термостатическая ловушка
Все автоклавы оснащены термостатической ловушкой или конденсатоотводчиком той или иной формы — устройством, предназначенным для выхода воздуха и воды (конденсата) из камеры. Хотя система подачи пара / паровой автоклав может использовать множество ловушек, все они выполняют одну и ту же основную функцию: удаление конденсата при одновременном предотвращении прохождения сухого пара. Чаще всего конденсатоотводчики представляют собой термочувствительные клапаны, которые закрываются при нагреве до определенного заданного значения.Термостатические ловушки — важный компонент любого хорошо спроектированного автоклава.
4. Предохранительный клапан
Все автоклавы работают под повышенным давлением (14–45 фунт-сила на квадратный дюйм манометра) и поэтому должны быть изготовлены с невероятно прочной конструкцией и оснащены рядом функций безопасности и устройств, обеспечивающих они не представляют опасности для пользователей. Одним из этих предохранительных устройств является предохранительный клапан, который является последним предохранительным устройством для резервуара высокого давления в случае выхода из строя всех электронных средств управления.Крайне важно, чтобы предохранительный клапан был осмотрен, испытан и подтвержден на предмет надлежащего рабочего состояния в соответствии с рекомендациями производителя стерилизатора и / или клапана, а также местных инспекционных и страховых агентств.
5. Механизм охлаждения сточной воды
Многие автоклавы оснащены системой охлаждения сточных вод (воздуха, пара и конденсата) до их попадания в дренажный трубопровод. Многие муниципалитеты и здания не допускают попадания сточных вод с температурой выше 140 ° F в канализацию пола.Во избежание повреждения дренажного трубопровода на предприятии пар необходимо охладить перед тем, как его можно будет отправить по вытяжке. Самый простой способ охлаждения этого пара — смешать его с дополнительной холодной водопроводной водой, но необходимое количество воды может привести к тому, что автоклав станет основным источником потребления воды зданием. Некоторые автоклавы оснащены системами, предназначенными для уменьшения или даже исключения потребления воды.
6. Вакуумная система (если применимо)
Для обеспечения надлежащей стерилизации жизненно важно, чтобы весь воздух внутри камеры автоклава был заменен паром.Некоторые обычно стерилизуемые товары — особенно пористые материалы, такие как подстилка для животных или ткань, или контейнеры с небольшими отверстиями, такие как фляги или товары в мешках, — имеют тенденцию удерживать воздушные карманы. Если во время цикла присутствует воздушный карман, любые микроорганизмы в нем выживут, и товары не будут стерильными.
По этой причине многие стерилизаторы включают вакуумную систему. Это не только позволяет пользователю принудительно удалять воздух с помощью вакуума в камере перед циклом (известный как предварительный вакуум), но также позволяет им использовать вакуум после цикла (известный как пост-вакуум) для удаления любого пара. который остается в камере, и для сушки товаров внутри автоклава.
7. Парогенератор (если имеется)
Центральный «домашний» котел является наиболее распространенным источником пара для автоклава. Однако, если пар в помещении недоступен или недостаточен для автоклава, необходимо прибегнуть к использованию электрического парогенератора, также известного как бойлер. Эти котлы обычно располагаются под камерой автоклава и используют электрические нагревательные элементы для нагрева воды и генерации пара.
Нужна помощь в выборе источника пара для автоклава? Проверьте это >>>
Рисунок 4
Чтобы узнать больше об автоклавах, посмотрите наше видео здесь:
Циклы стерилизации
Как правило, существует четыре стандартных цикла стерилизации: гравитационная , предварительный вакуум, жидкости и вспышка (также известное как немедленное использование).Таблица, показанная ниже, объясняет эти циклы более подробно.
Некоторые автоклавы также могут выполнять специальные циклы, предназначенные для предотвращения повреждения хрупких товаров, которые необходимо стерилизовать, но которые могут быть повреждены или разрушены быстрыми изменениями температуры и давления в нормальном цикле. Эти специальные циклы включают в себя гораздо более длительные циклы при более низких температурах, циклы паровоздушного смешения со специальным контролем давления, чтобы избежать разрушения герметичных пробирок, и циклы, в которых используется специальное оборудование для обеспечения полной температуры стерилизации.
Вот что вам нужно знать о циклах стерилизации паром >>>
Новые тенденции в автоклаве
Автоклавы могут считаться древними устройствами по стандартам современной науки, но это не означает, что автоклавам не хватает инноваций, особенно когда дело доходит до средства управления, возможность подключения к облаку и воздействие на окружающую среду.
Как упоминалось ранее, средства управления автоклавами значительно продвинулись в эпоху компьютеров, от ручного управления и простых таймеров до компьютерной автоматизации, которая сводит к минимуму или полностью исключает необходимость ввода данных пользователем.Компьютеризированные средства управления также привели к прогрессу в управлении данными, ведении записей и удаленном мониторинге с помощью мобильных устройств. Автоклавы с автоматическими принтерами, которые записывают данные с целью проверки успешной стерилизации, теперь заменены новыми автоклавами, которые подключаются к облаку для хранения записей цикла в Интернете.
Еще одна тенденция в конструкции автоклавов — экологичность. Автоклавы являются основным источником потребления воды и энергии как в лабораториях, так и в больницах; Признавая это, многие производители нашли инновационные способы уменьшения воздействия автоклавов на окружающую среду.Зеленые автоклавы, которые сокращают или даже полностью рециркулируют воду, потребляемую стерилизатором — в некоторых случаях от 1500 галлонов в день до менее одного галлона в день — имеют решающее значение для создания экологически чистой лаборатории. Системы управления, которые автоматически поворачивают автоклав, когда он не используется, также могут значительно снизить потребление энергии — в некоторых случаях с 80 киловатт-часов в день до 20 киловатт-часов в день.
Ваш надежный источник всего, что связано с автоклавом
Независимо от того, используете ли вы автоклав для стерилизации медицинского или лабораторного оборудования, важно, чтобы вы хорошо понимали процесс стерилизации — как то, как он работает сегодня, так и как он меняется.
Задайте эти ключевые вопросы перед покупкой следующего автоклава >>>
Consolidated Sterilizer Systems имеет богатое наследие в индустрии паровой стерилизации с более чем 75-летним опытом. Мы стремимся к совершенству производства и стремимся предоставлять высококачественные, высокоэффективные решения для стерилизации и дистилляции. Если вы хотите узнать больше о процессе паровой стерилизации или у вас есть другие вопросы, связанные с автоклавом, свяжитесь с нами сегодня.
17 вопросов , которые следует задать перед покупкой следующего автоклава
Мы создали эту электронную книгу из 17 вопросов в качестве основы, которая поможет вам изучить и найти именно тот тип автоклава, который лучше всего подходит для ваших нужд.
Получить электронную книгу
Стерилизация и совместимость | New England Wire Technologies
Совместимость с несколькими проводниками при стерилизации паром (автоклав) и газовой плазмой (STERRAD®)
Реферат
Корпорация New England Wire Technologies определила стерилизационную совместимость своих патентованных компаундов оболочки, используемых в сверхгибкой медицинской электронике кабели.Две специальные смеси силиконового каучука, NF11 и NF04, были оценены на совместимость как в автоклаве, так и во все более распространенной системе газовой плазменной стерилизации STERRAD®, разработанной Advanced Sterilization Products (ASP). Кроме того, специально разработанный матовый термопластичный полиуретан был оценен на совместимость с системой STERRAD®.
Кабели, подвергнутые стерилизации в автоклаве, оценивались на предмет физических и визуальных изменений каждые 50 циклов для 250 циклов.Обе силиконовые куртки обладали полезными физическими свойствами в конце исследования, причем определенные свойства, по прогнозам, сохраняли более половины своего первоначального значения намного дольше 250 циклов.
Кабели, подвергнутые воздействию газовой плазмы STERRAD®, неоднократно стерилизовались с минимальной промывкой между циклами для создания «наихудшего» сценария тестирования функциональной совместимости. Кабели оценивались на предмет физических и визуальных изменений каждые 25 циклов для 100 циклов. В конце исследования все три материала оболочки продемонстрировали полезные физические свойства.Предполагается, что оба силиконовых компаунда выдержат более 200 циклов с потенциальным улучшением с помощью конструкции NEWtuf®. Специальный полиуретан обеспечивает дополнительную стабильность с прогнозируемой пригодностью к использованию в течение нескольких сотен циклов.
Введение
Разработчикам устройств медицинской электроники требуются материалы, которые, как ожидается, выдержат многократное стерилизационное воздействие. Стерилизация паром в автоклаве — хорошо известный метод. Стерилизация газовой плазмой с помощью системы STERRAD® применяется совсем недавно, но становится все более распространенной.Проведенное здесь исследование предоставляет количественные данные о специальных материалах, проверенных на функциональную совместимость в их составной форме (многожильные провода с экструзионной оболочкой по сравнению с традиционными литыми плитами).
Предпосылки
Паровой автоклав считается старейшим, самым безопасным, широко используемым и наиболее экономичным методом стерилизации в медицинской промышленности. Влажное тепло убивает и уничтожает микроорганизмы, денатурируя ферменты и структурные белки. Пар производится в камере под давлением при температуре от 121 до 148 ° C и диапазоне давления от 15 до 30 фунтов на квадратный дюйм.Время, температура и давление зависят друг от друга, размера загрузки и состояния предметов (упаковка). Есть два основных типа автоклавов: самотеком и цикл предварительного вакуумирования. В этом исследовании использовался автоклав с предварительным вакуумом. Эти высокоскоростные стерилизаторы оснащены вакуумным насосом, который обеспечивает удаление всего воздуха из камеры и загрузки до подачи пара. Это значительно улучшает проникновение пара.
Новый метод стерилизации, основанный на использовании газовой плазмы, был внедрен в 1987 году и поступил на рынок США с 1993 года.Газовая плазма создается в закрытой камере в условиях сильного вакуума с использованием радиочастотного излучения или микроволновой энергии для возбуждения молекул газа и образования заряженных частиц в виде свободных радикалов. Процесс проходит в несколько этапов, включая перенос, диффузию, плазму, откачку и сброс, в течение всего цикла менее 50 минут. Побочные продукты цикла нетоксичны. Этот процесс имеет относительно низкий температурный диапазон от 37 до 44 градусов по Цельсию. Материалы и устройства, чувствительные к теплу и влажности, включая пластмассы, электрические устройства и подверженные коррозии металлы, потенциально могут быть стерилизованы с использованием газовой плазмы пероксида водорода.
Выбор материала
Применение медицинской электроники предъявляет ряд требований к современным материалам. Кабели для этих устройств должны быть биосовместимыми и гибкими (маневренными). Возможно, они также должны быть небольшими, легкими и выдерживать повторяющееся изгибание или скручивание. Предполагаемые методы стерилизации также могут повлиять на выбор материала.
Силиконовый каучук обычно выбирают из-за его превосходной гибкости и термостойкости (известно, что силикон в толстых формованных деталях обладает некоторой стабильностью в автоклаве).Доступно множество марок, отвечающих требованиям повышенной прочности, текстуры, гибкости и других свойств. Были выбраны две специальные марки с разным химическим составом для функциональной оценки до 250 циклов автоклавирования и 100 циклов STERRAD®.
Термопластический полиуретан (ТПУ) также обычно выбирают из-за биосовместимости, гибкости и превосходной долговечности. Несмотря на то, что он не обладает термостойкостью силикона, технологии стерилизации, такие как STERRAD®, устраняют необходимость в экстремальной термостойкости.NEWT выбрал уникальный сплав TPU медицинского класса с матовым покрытием с низким коэффициентом трения для функциональной оценки до 100 циклов STERRAD®.
Результаты в автоклаве
Кабели, подвергнутые стерилизации в автоклаве, обрабатывали при 132 ° C и 45 фунт / кв. Дюйм в течение 18 минут с последующим периодом аэрации в течение всего цикла 40 минут. Стерилизованные образцы кабелей были протестированы в соответствии с методом UL 2556, Раздел 4: Испытания изоляции и материалов оболочки. Базовые образцы тестировались в каждом интервале для сравнения.Оценки были сделаны на основе визуальных наблюдений и физических измерений (размер, растяжение и удлинение). Кабели, подвергшиеся стерилизации в автоклаве, тестировались каждые 50 циклов, всего 250 циклов.
Одним из распространенных методов оценки срока службы материала является рассмотрение точки, в которой он уменьшается до 50% от его первоначального удлинения. Благодаря этому методу NF04 выполняет 243 цикла, а NF11 имеет срок службы 427 циклов. Важно отметить, что кабели, включенные в это исследование, были взяты из обычных производственных циклов без каких-либо специальных производственных процессов или приспособлений.Две конструкции кабеля не идентичны. Хотя обе относительно тонкие куртки, менее 0,040 дюйма, куртка NF11 имеет немного большую толщину, чем NF04.
Кабели NF11 не имели видимых дефектов; однако тальк, используемый в качестве разделительного агента, действительно стал более заметным на поверхности кабеля в течение 250 циклов. Это явление не наблюдалось для кабелей с оболочкой NF04; однако разница в цвете замаскировала бы любой тальк на поверхности этих кабелей.Кабели в оболочке NF04 также доступны без талька или других разделительных агентов.
Результаты STERRAD®
Кабели, подвергнутые воздействию газовой плазмы STERRAD®, были обработаны с помощью Advanced Sterilization Products (ASP) с использованием стандартного цикла STERRAD® 100NX® в соответствии с AAMI TIR № 12-2010. В каждый цикл получали перекись водорода с номинальной концентрацией 59% по весу. Все циклы выполнялись с минимальной промывкой образцов между циклами, чтобы создать «наихудший» сценарий тестирования функциональной совместимости.Открытые кабели были отправлены в лабораторию разработки New England Wire Technologies для тестирования в соответствии с методом UL 2556, Раздел 4: Испытания изоляции и материалов оболочки. Тестирование проводилось каждые 25 циклов, всего 100 циклов.
Поставщики материалов обычно описывают характеристики воздействия и старения на основе времени, которое требуется для восстановления материала до 50% от его первоначальных свойств. Поэтому линейная регрессия использовалась для моделирования результатов и прогнозирования количества циклов, необходимых для достижения 50% от исходного исходного значения.Исключением является удлинение ND15, которое увеличивалось во время воздействия STERRAD®. Эта ситуация оценивается на основе количества циклов, необходимых для увеличения удлинения до 150% от его исходного базового значения.
Заключение
Специальные кабели NEWT в силиконовой оболочке хорошо подходят для многоразовой медицинской электроники, требующей совместимости с автоклавными методами стерилизации и стерилизацией STERRAD®. Кроме того, изготовленный по индивидуальному заказу матовый термопластичный полиуретан продемонстрировал функциональную совместимость со стерилизацией газовой плазмой STERRAD®.
Эта комбинация биосовместимости, гибкости, текстуры и прочности будет полезна для приложений, включая электрохирургические устройства, измерительные провода, хирургическую робототехнику, устройства визуализации, кабели для мониторинга и многое другое. Не содержащие талька и усиленные силиконовые куртки, такие как NEWtuf®, доступны для повышения физической работоспособности.
Выражение признательности
Мы хотели бы поблагодарить Государственный университет Плимута и компанию ASP за использование их оборудования для выполнения данной оценки функциональной совместимости.
Статья предоставлена Рэйчел Брукс и Джоханной Фалькенхам
Принципы паровой стерилизации и распространенные ошибки с использованием автоклавов
Командная стерилизация
используется уже более века для стерилизации предметов, которые могут выдерживать влагу и высокую температуру. Пар — это вода в парообразном состоянии; поэтому он нетоксичен, обычно легко доступен и относительно легко контролируется. Хорошее понимание основных принципов и циклов стерилизации паром необходимо, чтобы избежать ошибок, которые могут привести к нестерильным предметам загрузки, плохой работе оборудования, травмам персонала, снижению производительности, более высоким затратам на эксплуатацию и техническое обслуживание и повреждению предметов загрузки.Паровые стерилизаторы широко используются в фармацевтической и медицинской промышленности. В центре внимания этой статьи — применение насыщенного пара, такое как стерилизация лабораторных сред, дезактивация и общая стерилизация компонентов. Окончательная стерилизация парентеральных жидких продуктов или устройств, содержащих жидкости, может потребовать процессов с использованием паровоздушных смесей или перегретых водно-воздушных смесей. Эти процессы, а также стерилизация резервуаров, фильтров и т. Д. На месте в данной статье не рассматриваются.
Принципы паровой стерилизации
Шесть факторов особенно важны для обеспечения успешной стерилизации паром:
- Время
- Температура
- Влажность
- Прямой контакт с паром
- Удаление воздуха
- Сушка
1. Время
Время воздействия (стерилизации) является критическим фактором просто потому, что не все организмы погибают одновременно. Для уничтожения всех организмов требуется минимальное время при температуре стерилизации.Споры Geobacillus stearothermophilus (Bst) обычно используются для проверки циклов парового стерилизатора, поскольку они чрезвычайно устойчивы к стерилизации влажным теплом. Они также не являются патогенными и коммерчески легко доступны. Число выживших обычно отображается в логарифмической шкале. Прямолинейная кривая выживаемости, такая как показанная на рисунке 1, является типичной.
Значение D (время для уменьшения микробной популяции на 90%) для Bst должно составлять от 1,5 до 3,0 минут при 121,1 ° C (250 ° F).Для целей данного обсуждения используется значение D121, равное 2,0 минуты, и температура стерилизации 121 ° C (250 ° F). Типичный цикл стерилизации будет включать фазу воздействия продолжительностью не менее 20 минут при 121 ° C (250 ° F) для уровня обеспечения стерильности (SAL) 10-4, при условии, что начальная популяция составляет один миллион (106) организмов. Это означает, что существует один шанс из десяти тысяч (10-4) того, что одна жизнеспособная спора Bst выживет в процессе. Для каждых дополнительных двух минут воздействия при 121 ° C (250 ° F) SAL уменьшается в десять раз.Требуемая лицензия SAL зависит от приложения. Перед разработкой цикла следует позаботиться о том, чтобы убедиться, что нацелена правильная лицензия SAL. Фактическая бионагрузка стерилизуемых продуктов будет, по логике, уничтожена быстрее, чем Bst. Получающееся в результате «излишнее уничтожение» является общепринятым методом стерилизации предметов длительного пользования, и его следует использовать, когда это возможно.
Надлежащие процедуры снижают риск несоблюдения во время автоклавирования фармацевтических крышек
Надлежащие процедуры могут снизить риск несоблюдения во время автоклавирования фармацевтических крышек
Следование передовым методикам может улучшить результаты на линиях асептического розлива
У людей есть естественная тенденция расширять границы любой системы.Мы перепаковываем багаж перед поездкой или везем домой слишком много сумок из продуктового магазина. Но иногда лучше меньше, да лучше, особенно когда речь идет об автоклавных компонентах, используемых в линии асептического розлива.
Важность автоклавирования
Автоклавирование имеет решающее значение для предотвращения загрязнения, и для успеха требуется правильная техника. В процессе используется тепло пара, чтобы убить любую микробную жизнь, предотвращая попадание чужеродных микроорганизмов в стерильную среду.Пар, используемый в процессе стерилизации, представляет собой очень тяжелую обработку для пластмассового сырья, с которой необходимо обращаться осторожно.
Гибкий пакет DPTE-BetaBag® долгое время считался оптимальным решением для безопасной, быстрой передачи без загрязнения компонентов (колпачков, пробок или поршней) для линий асептического розлива. Однако плохие методы могут поставить под угрозу успех процесса.
Несоблюдение может привести к появлению микроорганизмов, которые могут поставить под угрозу производство.Если окончательная стерилизация невозможна (продукт чувствителен к процессу стерилизации), стерильность должна быть обеспечена на каждом этапе процесса асептического розлива. Лучший способ обеспечить эту стерильность — предотвратить проникновение всех форм микробов.
Стерилизация в DPTE-Betabag® и контейнерах
При стерилизации резиновых пробок или пористых материалов внутри DPTE-BetaBag® необходимо соблюдать особые правила, чтобы гарантировать эффективный результат процесса. «Мы стремимся к эффективности как с точки зрения результата стерилизации, так и с точки зрения остаточного содержания влаги в пакете», — говорит Йоаким Ларссон, менеджер линейки продуктов Getinge по стерилизаторам.
Обеспечение стерильности / удаление воздуха / проникновение пара
Для правильной стерилизации необходимы удаление воздуха и проникновение пара. Сторона мешка Tyvek® будет действовать как фильтр и создавать разрыв давления между внутренней и внешней стороной мешка. Чтобы обеспечить надлежащее удаление воздуха перед стерилизацией, лучше снизить скорость вакуумирования. Создание регулируемого разреженного вакуума, скорость которого является регулируемым параметром, позволяет оптимизировать каждую загрузку.
Второй метод — ввести время выдержки до вакуума.Это позволяет выравнивать давление на более низком уровне вакуума перед подачей пара для повторного повышения давления. Это сводит к минимуму риск того, что перепад давления вызовет надувание, которое повредит мешок.
Автоклав
: использование, рекомендации и стоимость
Что такое автоклав?
Автоклавы
также известны как паровые стерилизаторы и обычно используются в здравоохранении или в промышленности. Автоклав — это машина, которая использует пар под давлением для уничтожения вредных бактерий, вирусов, грибков и спор на предметах, помещенных в сосуд под давлением.Предметы нагреваются до соответствующей температуры стерилизации в течение определенного времени. Влага пара эффективно передает тепло предметам, разрушая белковую структуру бактерий и спор.
В здравоохранении термин «автоклав» обычно используется в качестве номенклатуры для описания парового стерилизатора. В стандарте ANSI / AAMI 4 , который обеспечивает стандарты и рекомендации по обработке медицинских устройств, автоклавы для здравоохранения, в частности, паровые стерилизаторы.
Ознакомьтесь с нашими паровыми стерилизаторами
Кто изобрел автоклав?
Рис. 1 первый паровой стерилизатор, построенный
в 1880 году Чарльзом Чемберлендом
Паровой варочный котел, прототип автоклава, который теперь более известен как скороварка, был изобретен французским физиком Дени Папеном в 1679 году. 1 Французский микробиолог Шарль Чемберленд создал только в 1879 году. новая версия, названная автоклавом, предназначена для использования в медицине.
Наука о дезинфекции и стерилизации началась в 1881 году с исследования Роберта Коха дезинфицирующих свойств пара и горячего воздуха. Он продемонстрировал большую проникающую способность влажного тепла (пара) по сравнению с сухим теплом. Наконец, в 1933 году была представлена современная автоклавная технология с первым паровым стерилизатором под давлением, который контролировал производительность путем измерения температуры в дренажной линии камеры (термостатическая ловушка). До этой даты давление было единственным показателем контроля без каких-либо средств для проверки температуры или удаления воздуха.
Со временем была разработана новая технология автоклавов, включая циклы предварительного вакуумирования в 1958 году и импульсное давление с промывкой паром в 1987 году, что позволило науке развиться в автоклавы или паровые стерилизаторы, используемые сегодня в больницах.
Как работает автоклав?
Рисунок 2 Пример распечатки ленты цикла
, показывающей три фазы процесса
.
Автоклавы обычно используются в медицинских учреждениях для стерилизации медицинских устройств. Стерилизуемые предметы помещают в сосуд высокого давления, обычно называемый камерой.Три фактора имеют решающее значение для обеспечения успешной стерилизации паром в автоклаве: время, температура и качество пара.
Для удовлетворения этих требований процесс автоклавирования состоит из трех этапов:
- Фаза кондиционирования (C): Воздух препятствует стерилизации и должен быть удален из камеры во время первой фазы цикла стерилизации, известной как кондиционирование. В паровых стерилизаторах с динамическим удалением воздуха воздух может быть удален из камеры с помощью вакуумной системы.Его также можно удалить без вакуумной системы, используя серию продувок паром и импульсов давления. Стерилизаторы гравитационного типа используют пар для вытеснения воздуха в камере и вытеснения воздуха через слив стерилизатора.
- Фаза воздействия (S): После удаления воздуха слив стерилизатора закрывается, и в камеру непрерывно поступает пар, быстро повышая давление и температуру внутри до заданного уровня. Цикл переходит в фазу экспонирования, и предметы выдерживаются при температуре стерилизации в течение фиксированного времени, необходимого для их стерилизации.
- Фаза выхлопа (E): Во время заключительной фазы цикла, выхлопа, дренаж стерилизатора открывается и пар удаляется, сбрасывая давление в емкости и позволяя предметам в загрузке высохнуть.
Качественный пар жизненно важен для успешного процесса стерилизации в автоклаве. Пар, используемый для стерилизации, должен состоять на 97% из пара (пар) и 3% влаги (жидкая вода). Это соотношение рекомендуется для наиболее эффективной передачи тепла. Когда влажность пара составляет менее 3%, пар описывается как перегретый (или сухой).Перегретый пар слишком сухой для эффективной передачи тепла и неэффективен для стерилизации паром. 2
Каков диапазон температур автоклава?
Обычно рекомендуемые температуры для стерилизации паром: 250 ° F (121 ° C), 270 ° F (132 ° C) или 275 ° F (135 ° C). Чтобы убить любые присутствующие микроорганизмы, стерилизуемые предметы должны подвергаться воздействию этих температур в течение минимального времени, рекомендованного производителем обрабатываемого устройства.
Каков временной интервал цикла автоклава?
Время воздействия — это время, необходимое для стерилизации устройства, и не включает в себя время всего цикла.Для правильной стерилизации паром существует соотношение времени и температуры, которое было разработано научными испытаниями и используется во всех методах стерилизации для создания так называемой фазы полного воздействия. Периоды воздействия при стерилизации паром зависят, помимо других факторов, от размера, формы, веса, плотности и состава материала стерилизуемого устройства.
Насколько велик автоклав?
Размер стерилизатора зависит от объема, необходимого для помещения, где будет использоваться автоклав.Например, в стоматологическом кабинете автоклав может просто стоять на столешнице, где оборудование необходимо только для стерилизации небольших пакетов инструментов. Стерилизатор немедленного использования обычно требуется рядом с операционной, и может потребоваться обрабатывать только 1-3 подноса инструментов за раз. Однако большинство медицинских учреждений имеют больших автоклавных машины в своем отделении стерильной обработки (SPD), которые могут обрабатывать 15-20 лотков инструментов за цикл или даже до 625 фунтов инструментов за цикл в зависимости от размера.
Автоклавы промышленного размера для производственных процессов могут быть очень большими, некоторые сравнимы с размером грузовика или самолета.
Что такое автоклавирование?
Устройства должны быть совместимы с процессом автоклавирования. Автоклавируемые предметы должны быть совместимы с условиями высокой температуры и влажности и должны обрабатываться в соответствии с письменными инструкциями производителя по применению. Медицинские устройства, контактирующие со стерильными тканями или жидкостями организма, считаются критически важными.Эти предметы могут включать хирургические инструменты, имплантированные медицинские устройства, хирургические простыни и постельное белье. Эти предметы должны быть стерильными при использовании, поскольку любое микробное заражение может привести к передаче инфекции. Пар часто является предпочтительным стерилизующим средством для стерилизации предметов, устойчивых к воздействию тепла и влаги, поскольку он надежен, устойчив и опасен для микроорганизмов, а также безопасен для персонала, обслуживающего автоклав. 2
Сколько стоит автоклав?
Стоимость автоклава может сильно варьироваться из-за различных применений и применений этой технологии.Промышленные и фармацевтические автоклавы настраиваются и изготавливаются для конкретного использования, поэтому их стоимость, вероятно, будет отличаться от стоимости автоклавов, которые вы найдете в больнице или стоматологическом кабинете.
В сфере здравоохранения стоимость автоклава может варьироваться в зависимости от емкости и способа установки. Помимо первоначальной стоимости автоклава, следует учитывать обслуживание и стоимость продуктов для обеспечения и мониторинга стерильности . В зависимости от производителя автоклава затраты на цикл, потребление коммунальных услуг и затраты на техническое обслуживание могут изменяться с течением времени, и их следует оценивать, чтобы сравнить общую стоимость владения с течением времени.
Сравнение промышленных автоклавов и медицинских автоклавов
Автоклавы
могут использоваться в различных промышленных и медицинских целях. Промышленные автоклавы используются в производственных условиях для обработки деталей и материалов с использованием нагретого пара и давления: например, при производстве обработанной под давлением древесины и специальных каучуков, используемых в шинах вашего автомобиля. Автоклавы также используются в научных исследованиях и фармацевтической промышленности — помимо стерилизационного оборудования, используемого в лабораторных исследованиях, большинство автоклавов оснащены жидкостным циклом для стерилизации жидкостей, используемых в лабораторных условиях.
Медицинские паровые стерилизаторы используются в медицинских учреждениях для стерилизации предметов, устойчивых к нагреванию и влаге, таких как хирургические инструменты, имплантированные медицинские устройства, хирургические простыни и постельное белье. Циклы, используемые в медицинских паровых стерилизаторах, разработаны и утверждены в соответствии с признанными отраслевыми стандартами. В США паровые стерилизаторы, используемые в здравоохранении, должны быть разрешены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для использования по назначению производителя стерилизатора.
1 https://www.britannica.com/technology/autoclave
2 https://university.steris.com/course/understanding-steam-sterilization/
3 https://www.cdc.gov/hicpac/ Disinfection_Sterilization / 13_0Sterilization.html
4 (ANSI) Американский национальный институт стандартов Inc./(AAMI) Ассоциация развития медицинского оборудования
Дополнительные ссылки
Ассоциация развития медицинского оборудования. (2017). ANSI / AAMI ST79: 2017 подробное руководство по стерилизации паром и обеспечению стерильности в медицинских учреждениях.
Ассоциация медсестер. (2016). Руководство по периоперационной практике.
Международная ассоциация управления материальными потоками центральной службы здравоохранения. (2016). Central Service Technical Manual (8-е изд.). Макдоннелл, Г. (2007). Типы антисептики, дезинфекции и стерилизации, действие и устойчивость.
.

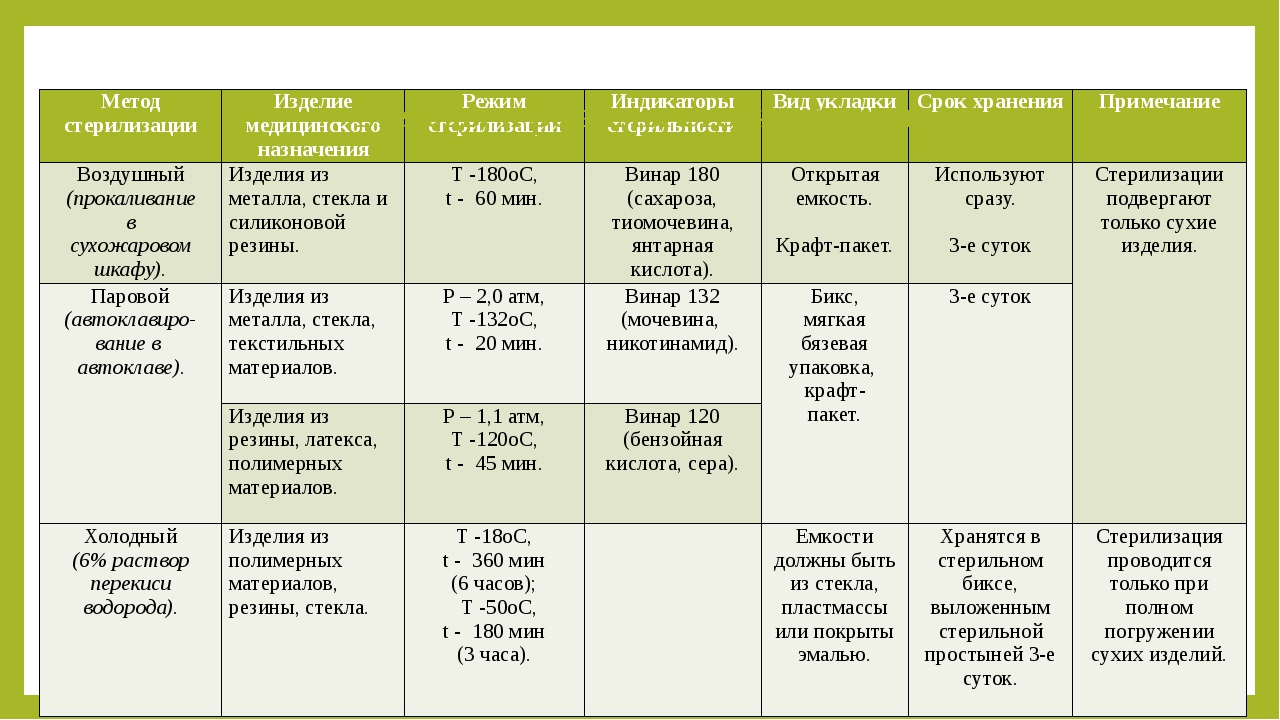 Профилактика СПИДа.
Профилактика СПИДа.