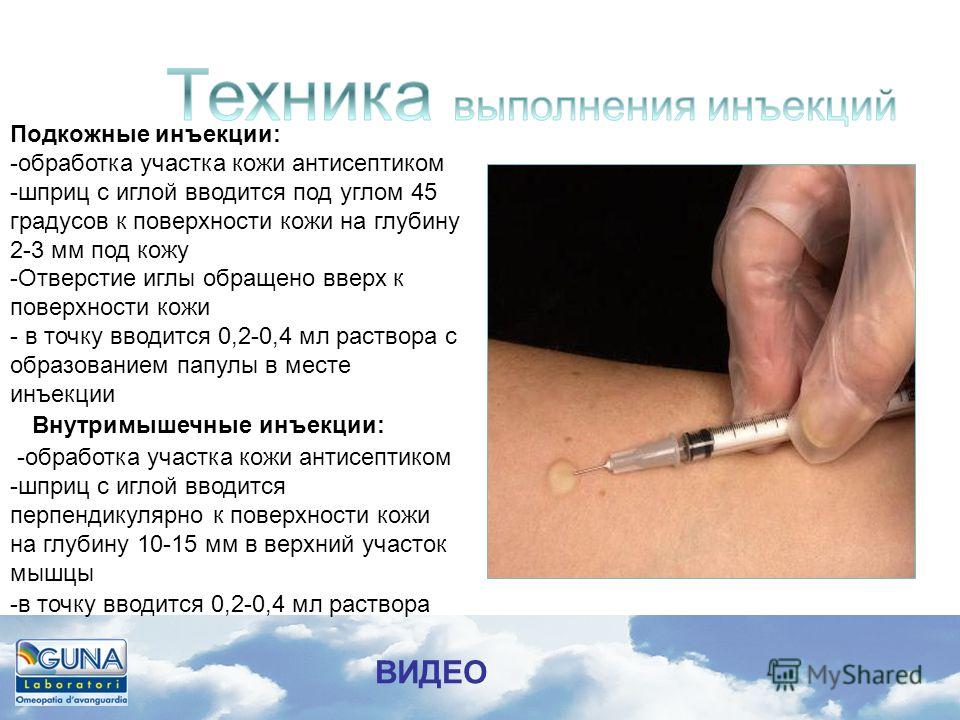
|
ТОП 10:
|
Внутривенные инъекции производят с целью введения лекарств скорой помощи, введение лекарств только в кровяное русло. Пункция вены производится также для взятия крови на исследование, для кровопускания, с донорской целью и с целью наложения капельницы. Выбирают любые вены, хорошо проявляемые: лучевая, предплечья, кисти, у грудных детей — вены головы. Пример лекарств, вводимых в/в: хлористый кальций10%, глюкоза 40%, эуффилин, сердечные гликозиды и другие.
Типы вен
1-й тип: хорошо контурированная вена (вена хорошо просматривается, четко выступает над кожей, объемна, хорошо видны боковые и передняя стенка), при пальпации прощупывается почти вся окружность вены, за исключением внутренней стенки.
2- тип: слабо контурированная вена. Очень хорошо просматривается и пальпируется только передняя стенка сосуда, вена не выступает над кожей
3-й тип: неконтурированная вена. Вена не просматривается, ее можно пропальпировать в глубине подкожной клетчатки, (это может сделать только опытная медсестра), или вена вообще не просматривается и не пальпируется.
Следующий показатель, по которому можно подразделить вены, — это фиксация в подкожной клетчатке (насколько свободно вена смещается по плоскости). Прежде чем сделать инъекцию, нужно наложить жгут для проявления и фиксации вены.
Техника наложения жгута:
1. Наложить салфетку на плечо пациента, не закрывая локтевую ямку.
2. Взять жгут, подвести его под плечо на 5 см. выше локтевой ямки.
3. Растянуть жгут за концы и завести один за другой таким образом, чтобы получилась петля внизу, а концы жгута — сверху.
4. При развязывании жгута необходимо потянуть за тот конец, из которого образовалась петля.
Правила наложения жгута:
1. Накладывать жгут выше места инъекции на 10 см.
2. Накладывать жгут на салфетку.
3. При наложении жгута пульс не должен пропадать (если пульсация отсутсвует — значит пережата не только вена, но и артерия). Необходимо ослабить жгут.
Жгут накладывают непосредственно перед самой инъекцией.
Манипуляция № 95
«Техника внутривенной инъекции».
Цель: лечебная и диагностическая.
Показания: оказание неотложной помощи, лечение тяжелобольных, невозможность введения препарата другим способом, подготовка к инструментальным методам исследованиям с использованием контрастного вещества.
Противопоказания:
— индивидуальная непереносимость препарата;
— невозможность обнаружения вены;
— флебиты;
— нарушение целостности кожи в месте инъекции.
Оснащение: манипуляционный столик, лоток почкообразный стерильный-1 шт., лоток нестерильный-1 шт., жгут венозный-1 шт., шприц инъекционный однократного применения 10,0-20,0 мл.; длина иглы 38-40 мм.-1шт., непрокалываемый контейнер для транспортировки использованных шприцев-1 шт., ампулы: коргликон, строфантин, глюкоза, кальция хлорид 10%, натрия хлорид 0,9% , пилка для ампул, пробирки, бикс с перевязочным материалом, жидкое мыло, подушка клеёнчатая-1шт., салфетка под резиновый жгут-1 пара, перчатки стерильные-1пара, защитный экран (очки), маска, салфетки или ватные шарики-3 шт., дезинфицирующие средства.
Проверить укомплектованность аптечки «Анти-СПИД»!
Алгоритм манипуляции
Возможные осложнения.
• Гематома (подкожное кровоизлияние).
• Воздушная эмболия.
• Флебиты.
• Прокол вены и попадание раствора подкожно.
• Некроз подкожной клетчатки (при попадании под кожу 10% раствора хлористого кальция).
• Анафилактический шок и другие аллергические реакции.
• ВИЧ-инфекция, вирусный гепатит.
• Развитие сепсиса.
Особенности введения 10% раствора хлористого кальция.
Набрать из ампулы 10 мл (или назначенное количество) 10% раствора хлористого кальция в шприц емкостью 20 мл.
В этот же шприц набрать 10 мл физиологического раствора (в соотношении 1:1).
Надеть иглу для внутривенных инъекций на подыгольный конус.
Информировать пациента об особенностях воздействия препарата на организм (чувство жара, тошнота, головокружение).
Вводить препарат медленно, при этом разговаривать с пациентом и спрашивать его ощущения (нет ли жжения в месте инъекции)!
При попадании 10% раствора хлористого кальция
под кожу необходимо:
· Потянуть поршень на себя, выйти из вены.
· Постараться определить количество препарата, попавшего под кожу пациента.
· Набрать в стерильный шприц 0,9 % раствор натрия хлорида в таком же количестве, что и попавшего под кожу препарата (соотношение 1:10 или 1:5)
· Обколоть место попадания препарата.
· Наложить асептическую повязку на место инъекции.
· Приложить холод на 30 минут.
· Затем поставить согревающий компресс на 6 часов.
Манипуляция № 96
«Взятие крови из вены на исследование».
Цель: диагностическая.
Показания: обследование по назначению врача.
Противопоказания: нет.
Оснащение: манипуляционный столик, стерильный лоток, стерильная пеленка, стерильные шарики или салфетки, стерильный пинцет, стерильные шприцы и игла, 70% спирт, жгут или кожный антисептик, клеенчатый валик, салфетка (подложить под жгут, стерильные перчатки, маска, чистые пробирки (при необходимости бак.обследования крови и на ВИЧ — стерильные), штатив для пробирок, направления, стеклограф, ёмкости с дез.
Перед забором крови проверить укомплектованность аптечки «Анти-СПИД»!
Алгоритм манипуляци
|
Внутримышечная инъекция — цены в Москве. Техника выполнения внутримышечной инъекции
Внутримышечная инъекция, или внутримышечный укол, — это парентеральный способ введения лекарств, при котором они всасываются мышечной тканью, затем через капиллярную сеть попадают в кровоток. Это простой, удобный и доступный способ введения лекарств. По частоте применения внутримышечные уколы уступают только таблетированному способу введения препаратов.
- Особенности внутримышечных инъекций
- Все что необходимо для инъекций
- Техника выполнения процедуры
- Риски при проведении внутримышечных инъекций
Особенности внутримышечных инъекций
Внутримышечные инъекции применяют для введения суспензий, маслянистых и водных лекарственных растворов. За один внутримышечный укол можно ввести до 10 мл лекарства. На усвоение препарата уходит от 10 до 30 минут.
За один внутримышечный укол можно ввести до 10 мл лекарства. На усвоение препарата уходит от 10 до 30 минут.
Для проведения инъекции подходят только крупные мышцы нашего организма, это:
- дельтовидная мышца,
- четырехглавая мышца бедра,
- большая ягодичная мышца.
Для проведения внутримышечных инъекций чаще используют большую ягодичную мышцу. У нее хорошая капиллярная сеть для усвоения лекарства, еще она достаточно толстая, что исключает вероятность задеть кровяной сосуд или нерв. Чтобы определить место для инъекции, ягодичную мышцу нужно условно разделить на 4 части. Ставят укол по центру верхне-наружного квадранта.
Если нельзя сделать укол в ягодичную мышцу (на каждой из них имеются уплотнения, абсцессы или повреждения кожного покров), используют четырехглавую мышцу. Инъекцию делают на переднебоковой поверхности бедра. Приблизительное место для инъекции определяют, положив ладонь на бедро, при этом кончиками пальцев нужно касаться колена. Внутримышечный укол можно поставить в область под ладонью, расположенную ближе к запястью.
Внутримышечный укол можно поставить в область под ладонью, расположенную ближе к запястью.
Реже всего внутримышечную инъекцию делают в дельтовидную мышцу. Обычно колят туда вакцины против инфекционных заболеваний и анатоксины — препараты, которые способствуют выработке антител против определенных заболеваний (столбняк, дифтерия).
Внутримышечные инъекции делаются по назначению врача и при оказании экстренной помощи. Абсолютным противопоказанием для них является непереносимость пациентом препарата, относительным — повреждение кожного покрова в местах, пригодных для инъекции.
Оснащение для внутримышечных инъекций
Для процедуры потребуется:
- стерильный лоток, куда кладут подготовленный к уколу шприц,
- стерильный шприц объемом 5,0-10,0 мл, его объем зависит от выбранного места для укола (для мышц бедра или дельтовидных мышц используют шприцы меньшего объема) и индивидуальных особенностях пациента (если у него выраженный подкожный жировой слой, применяют шприцы большего объема),
- 2 внутримышечные иглы (сечение — 0,8 мм),
- ампула с назначенным лекарством,
- стерильные ватные и марлевые шарики,
- спиртовой раствор,
- пинцет,
- пилочка, чтобы вскрыть ампулу,
- резиновые перчатки,
- лоток или контейнер, куда собирают использованные инструменты и материалы.

Техника проведения внутримышечных инъекций
Подготовка пациента:
- психологически настроить пациента (особенно важно для детей),
- спросить пациента об аллергических реакциях на препарат,
- разместить его в комфортном положении.
Пациент может занять любое удобное положение: он может лечь на спину, живот или бок, сидеть или стоять. Главное, чтобы у него была расслаблена мышца, куда будут делать инъекцию. Как правило, пациента просят лечь на живот, поскольку так ему проще всего будет расслабить ягодичную мышцу.
Далее приступают к процедуре. Медработник делает внутримышечную инъекции по следующему алгоритму:
- Промыть руки с мылом в проточной воде. Просушить их, вытереть индивидуальным полотенцем или салфеткой.
- Надеть резиновые перчатки. Протереть их антисептиком (хлоргексидин или спиртовый раствор).
- Выбрать место для укола. Опросить пациента, когда и куда ему делали в последний раз внутримышечную инъекцию.
 Пальпировать предполагаемое место, чтобы убедиться в отсутствии воспалений или уплотнений.
Пальпировать предполагаемое место, чтобы убедиться в отсутствии воспалений или уплотнений. - Подготовить шприц, набрать в него препарат. Проверить название препарата, целостность его упаковки, а также срок годности. Протереть спиртовым раствором верхнюю часть ампулы, затем надпилить шейку и вскрыть ее. Проверить целостность упаковки шприца и его срок годности. Вскрыть упаковку, собрать шприц. Набрать препарат из ампулы в шприц, затем заменить иглу. Из шприца следует вытеснить воздух, затем положить его на подготовленный лоток.
- Обработать место для укола антисептиком. Два ватных шарика смачивают спиртом и протирают ими кожу (первым охватывается большая площадь — около 10 см², вторым — место вокруг укола, около 5 см²),
- Правильно взять шприц. Указательный палец придерживает его поршень, мизинец расположен на муфте иглы, остальные пальцы — на цилиндре.
- Растянуть кожу (при избыточном и нормальном весе пациента) или собрать ее в складку (при недостатке веса пациента).
 Шприц расположить перпендикулярно коже и ввести его быстрым движением, на две трети его иглы.
Шприц расположить перпендикулярно коже и ввести его быстрым движением, на две трети его иглы. - Убедиться, что не попали в кровяной сосуд иглой. Потянуть поршень, если появится кровь, значит игла попала у в сосуд, поэтому нельзя вводить лекарство. Если крови нет, можно медленно вводить лекарство, опуская поршень.
- Быстрым движением вытащить иглу, обработать место укола антисептиком
- Уточнить о самочувствии пациента после укола.
- Утилизировать использованные материалы и инструменты согласно правилам.
На первый взгляд, алгоритм проведения внутримышечной инъекции кажется простым. Однако мы не рекомендуем без должного опыта самостоятельно проводить внутримышечные уколы. Лучше обратитесь за помощью к медработникам, чтобы избежать возможных осложнений.
Возможные осложнения после внутримышечных инъекций
Ими могут быть:
- Гематомы — небольшие подкожные кровоизлияния (неправильная техника проведения внутримышечных инъекций, использование старых, тупых или деформированных игл).

- Инфильтраты — подкожные уплотнения в местах укола (частые инъекции в одну и ту же мышцу, введение в мышцу не подогретых маслянистых препаратов, введение лекарства больше допустимого объема).
- Абсцессы — гнойные воспаления (недолеченные инфильтраты, результат несоблюдения правил асептики во время внутримышечной инъекции).
- Повреждение нервов — бывает механическим (нерв повреждается иглой) или химическим (от воздействия препарата). Может привести к параличу.
- Повреждение надкостницы — соединительнотканной оболочки костей (глубокое введение иглы). Характеризуется сильными болями.
- Поломка иглы — игла частично или полностью остается в теле пациента (использование некачественных или старых игр, глубокое введение иглы, укол в напряженную мышцу).
- Масляная эмболия — попадание в кровоток маслянистых препаратов и дальнейшая закупорка сосуда (во время укола игла попала в сосуд, а не в мышцу).
Большинство осложнений возникает, когда вам неправильно делают укол. Поэтому не доверяйте ваше здоровье случайным людям. Без медицинской подготовки они могут усугубить ситуацию: если что-то пойдет не так, они не смогут оказать вам оперативную помощь, а это может привести к неприятным последствиям.
Поэтому не доверяйте ваше здоровье случайным людям. Без медицинской подготовки они могут усугубить ситуацию: если что-то пойдет не так, они не смогут оказать вам оперативную помощь, а это может привести к неприятным последствиям.
Не знаете, где сделать внутримышечную инъекцию в Москве? Обращайтесь в нашу клинику. Запишитесь на прием или вызовите медработника на дом.
Позвоните нам или оставьте заявку на нашем сайте.
Лицензии на медицинские услуги
Проведение инъекций. Какие есть техники
Парентеральное введение лекарственных средств оправдано в первую очередь их быстрой всасываемостью по сравнению с ЖКТ. Кроме того, ряд препаратов, в частности, инсулин, под воздействием ферментов разрушаются. Ряд лекарственных средств, таких, как флуфеназин или медокси-прогестерона ацетат, высвобождаются довольно долго, и возникает необходимость в таком пути введения, который позволит осуществить постоянное всасывание лекарства.
Виды инъекций
Имеется четыре основных характеристики инъекции.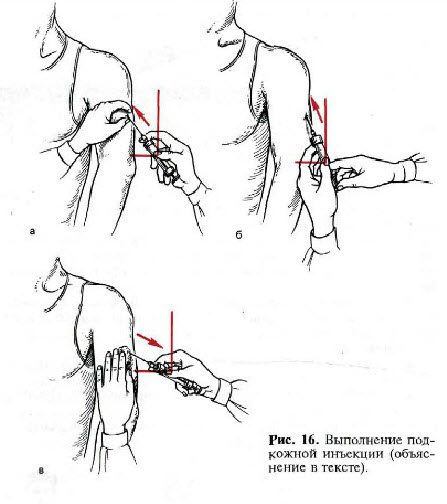 Это путь введения, место введения, оснащение и техника инъекции.
Это путь введения, место введения, оснащение и техника инъекции.
Внутрикожный путь обеспечивает, преимущественно, не системное, а местное действие препаратов, и обычно используется для целей диагностики. Это, в частности, туберкулиновые пробы и тесты на аллергию. Кроме того, так вводят местные анестетики.
Чтобы осуществить внутрикожную инъекцию выбирают иглу калибра 25G, располагают ее кверху срезом и вводят в кожу, соблюдая угол ввода 10-15°. Это осуществляется только под эпидермис, при этом вводится до 0,5 миллилитра р-ора, наблюдая на поверхности кожи «лимонной корочки» (Рис. 1). Подобный путь введения используется при аллерготестах, поэтому место инъекции непременно отмечают, обеспечивая возможность наблюдать через некоторый отрезок времени аллергическую реакцию.
Рис. 1. Внутрикожная инъекция
Зоны для выполнения внутрикожных инъекций подобны тем, что выбираются для подкожных инъекций (Рис. 2), но выполнять их допускается под ключицами ина внутренней стороне предплечья. При осуществлении аллергопробследует обеспечить доступность противошокового набора на случай возникновенияанафилактического шока илиреакции гиперчувствительности.
При осуществлении аллергопробследует обеспечить доступность противошокового набора на случай возникновенияанафилактического шока илиреакции гиперчувствительности.
Рис. 2. Подкожные инъекции
Подкожный путь введения применяют, при необходимости равномерного медленного всасывания препарата в кровь, при этом до двух миллилитров средства вводится под кожу. Этот относительно безболезненный путь введения оптимален для, например, инсулина, нуждающегося в равномерном медленном высвобождении, он хорош и для других частых инъекций.
Подкожные инъекции осуществляют, вкалывая иглу под углом 45о градусов в складку кожи. В последнее время нашли широкое применение короткие инсулиновые иглы (5, 6, 8 мм), для них рекомендован угол укола иглы 90о. Необходимо собирать кожу в складку, это позволяет отделить от мышц жировую ткань, это важно для худых пациентов. (Рис. 3).
Рис. 3. Захват складки кожи для подкожной инъекции
Введенный в/м инсулин, намного быстрее всасывается, что чревато нестабильной гликемией, приводящей нередко к гипогликемии.
Кроме того, необходимо постоянно сменять точки введения инсулина, и на протяжении месяца использовать область живота или плеча, после чего менять место введения.
При внутримышечном введении лекарство попадает в хорошо перфузируемую мышцу, это гарантия его быстрого системного воздействия, и всасывания сравнительно больших доз. Выбор места инъекции осуществляется с учетом общего состояния и возраста больного, а также объема раствора вводимого препарата.
Место инъекции подлежит осмотру для выявления признаков отека, воспаления и инфекции, в такие места введение осуществлять нельзя. Через пару часов после процедуры место инъекции повторно осматривается для определения возможных нежелательных явлений.
Области для внутримышечных инъекций
Отмечают пять областей, которые можно использовать для внутримышечных инъекций.
Это:
- дельтовидная мышца на плече (вакцины),
- ягодичная область,
- большая ягодичная мышца (традиционно),
- передне-ягодичная область (наиболее безопасна),
- латеральная головка четырехглавой мышцы бедра (инъекции у детей).

Для правильного введения иглы кисть нерабочей руки кладут и средним и указательным пальцем натягивают кожу над местом укола, при этом запястье рабочей руки кладут на большой палец нерабочей руки. Шприц удерживают между подушечками указательного и большого пальцев для точного введения иглы под необходимым углом (Рис. 4).
Рис. 4. Выполнение в/м инъекции, с углом укола иглы 90о, в передне-ягодичной области.
Иглы для в/м инъекций должны иметь длину, позволяющую достичь мышцы, и над кожей при этом должно оставаться не менее четверти иглы. Обычно для в/м инъекций применяют зеленые иглы калибра 21G или синие 23 длина которых находится в диапазоне от трех до пяти сантиметров.
Навигация по записям
Техника наппаж в мезотерапии и другие 11 способов интрадермального введения препарата
Несмотря на то, что изначальное предназначение подкожных инъекций заключалось в купировании болевых ощущений, вот уже пол столетия процедура не теряет своей популярности в косметологической сфере.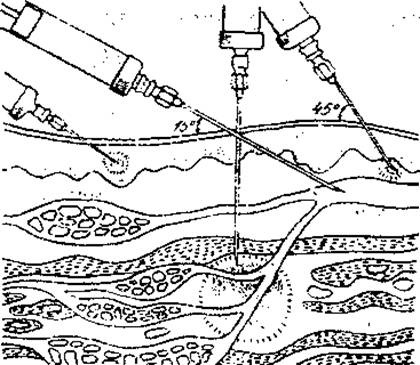 Благодаря непосредственному воздействию необходимых веществ на проблемные зоны, многие женщины решаются на мезотерапию с целью сохранения здорового вида кожи и устранения различных дефектов. Для поддержания такой востребованности и конкурентоспособности специалисты создают все новые методики. Разница между ними может состоять как в зоне введения омолаживающих препаратов, так и в способе. В статье рассмотрим технику введения Наппаж и др.
Благодаря непосредственному воздействию необходимых веществ на проблемные зоны, многие женщины решаются на мезотерапию с целью сохранения здорового вида кожи и устранения различных дефектов. Для поддержания такой востребованности и конкурентоспособности специалисты создают все новые методики. Разница между ними может состоять как в зоне введения омолаживающих препаратов, так и в способе. В статье рассмотрим технику введения Наппаж и др.
Техники введения препаратов при интрадермальной мезотерапии лица
Зависимо от требующей коррекции проблемы, совокупности показаний и противопоказаний используют разные методы подкожного введения омолаживающих препаратов. По способу выполнения мезотерапия может быть мануальной (то есть выполняться вручную при помощи специального шприца) или аппаратной (выполняется посредством пистолетов-инжекторов). Техники проведения процедуры разнятся также глубиной введения и частотой проколов, длиной и диаметром иглы.
Классическая техника
Классическая мезотерапия – серьезная процедура, которая подразумевает инвазивное введение специальных веществ. Игла шприца вводится под прямым углом в мезодерму – сетчатый слой кожи. Глубина введения зависит от обрабатываемой зоны – для лица это 1-2 мм, для нежной области вокруг век, а также шеи и декольте – до 1 мм, на теле – до 4 мм. Инъекции осуществляют вручную, соблюдая расстояние 1-2 см между проколами. При этом количество вводимого средства не должно превышать 0,01-0,03 мл. Основные сферы применения методики:
Игла шприца вводится под прямым углом в мезодерму – сетчатый слой кожи. Глубина введения зависит от обрабатываемой зоны – для лица это 1-2 мм, для нежной области вокруг век, а также шеи и декольте – до 1 мм, на теле – до 4 мм. Инъекции осуществляют вручную, соблюдая расстояние 1-2 см между проколами. При этом количество вводимого средства не должно превышать 0,01-0,03 мл. Основные сферы применения методики:
- ревитализация;
- мезолифтинг;
- алопеция;
- себорея;
- лечение болевого синдрома или сосудистых патологий;
- ботулинотерапия.
К достоинствам классической мезотерапии можно отнести высокую эффективность, относительную легкость исполнения, возможность регулирования косметологом глубины и давления при введении, что обеспечивает попадание препарата непосредственно в проблемные зоны. Основные недостатки – необходимость высокой квалификации специалиста, длительность процедуры. Тем, кто патологически боится уколов (то есть буквально теряет сознание от одного вида шприца), придется отказаться от такой процедуры во избежание сильного стресса и нервного перенапряжения.
Неправильное выполнение классической техники сопровождается образованием длительно непроходящих синяков и гематом.
Болюсная мезотерапия
Предназначена для возобновления объема тканей. Применяется при коррекции лица, для лечения кожных покровов волосистой части головы, а также с целью уменьшения жировых отложений. Во время проведения процедуры делают прокол глубоких слоев – под круговыми мышцами глаз или на надкостнице. Иглу направляют срезом вниз – это позволяет ввести препарат в полной мере. Угол инъекций может варьироваться от прямого до острого, зависимо от присутствующего дефекта внешности. Методика хороша тем, что позволяет добиться необходимого результата при минимальном количестве проколов. При этом многие пациенты отмечают болезненность процедуры, а непрофессиональное ее проведение чревато повреждением иглой артерии.
Проведение канюльной мезотерапии
Малотравматичная техника, требующая выполнения всего одного прокола, через который располагают канюлю – гибкую длинную иглу с затупленным концом.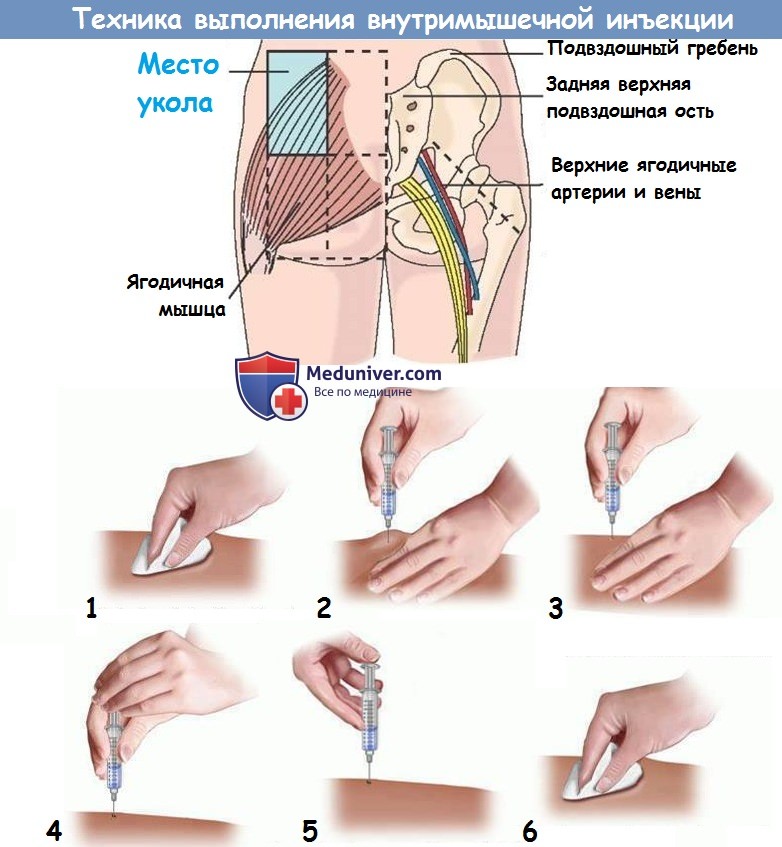 Приспособление размещают в нужном направлении, а затем начинают введение препарата. При этом не происходит повреждения тканей – они аккуратно раздвигаются. Это позволяет осуществлять процедуру на сложных зонах (в уголках глаз, на переносице, висках), где обычные инъекции могут вызвать серьезные осложнения. Плюсы канюльной мезотерапии:
Приспособление размещают в нужном направлении, а затем начинают введение препарата. При этом не происходит повреждения тканей – они аккуратно раздвигаются. Это позволяет осуществлять процедуру на сложных зонах (в уголках глаз, на переносице, висках), где обычные инъекции могут вызвать серьезные осложнения. Плюсы канюльной мезотерапии:
- высокая эффективность;
- возможность удаления препарата при чрезмерном его введении;
- не требует обширного обезболивания ввиду отсутствия болевых ощущений;
- низкий риск травматизации нервных пучков, тканей, отеков, синяков;
- после процедуры не требуется восстановление.
Главной задачей косметолога, выполняющего процедуру, является точное определение точки прокола, а также выбор подходящей по всем параметрам канюли.
Выполнение процедуры техникой Наппаж
Поверхностная методика, что представляет собой череду частых неглубоких инъекций с малым количеством омолаживающего средства. Частота проколов – 2 – 3 за секунду, на расстоянии 0,5-1 см.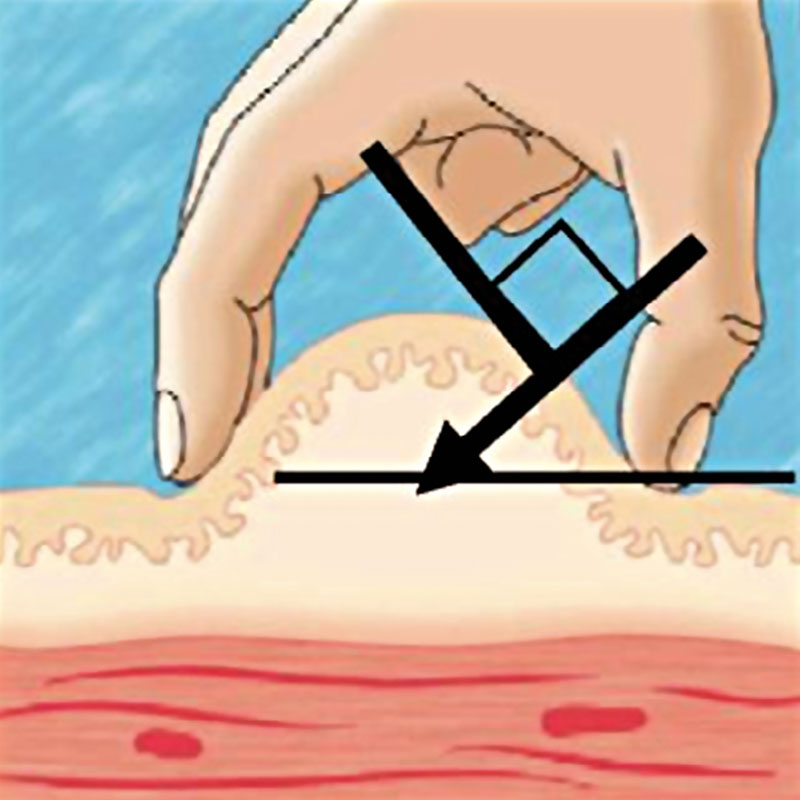 Мезотерапия в технике наппаж позволит получить мгновенный результат при минимальной затрате времени. Может быть выполнена как вручную, так и при помощи мезоинжектора. Если процедура осуществляется механически, то занимает не более 3 минут.
Мезотерапия в технике наппаж позволит получить мгновенный результат при минимальной затрате времени. Может быть выполнена как вручную, так и при помощи мезоинжектора. Если процедура осуществляется механически, то занимает не более 3 минут.
Не желательно использовать дорогостоящие средства для введения в данной технике, поскольку в процессе процедуры большая половина раствора теряется.
Исходя из глубины инъекций, выделяют такие виды наппажа:
- Поверхностный. Рассчитан на введение питательных мезотерапевтических растворов. Глубина проникновения – до 0,5 мм, расстояние между проколами – не менее сантиметра. Противопоказан к применению на слишком тонкой, чувствительной или склонной к воспалительным процессам кожи.
- Срединный. Глубина инъекций (до 1,5 мм) рассчитана на проникновение в сетчатый слой кожных покровов. Таким образом хорошо устранять последствия угревой сыпи, небольшие растяжки. Метод применяется для лечения сосудистых патологий на лице или теле, а также для выравнивания рельефа лица. После процедуры у большинства пациентов наблюдается развитие побочных эффектов – синяков или кровоподтеков в месте прокола. Такая реакция считается вариантом нормы и самостоятельно проходит в течение нескольких суток.
- Глубокий (или инфильтрация). Чаще всего используется для устранения лишних жировых отложений. Глубина введения иглы – 1 см, со строгим соблюдением прямого угла. Расстояние между уколами в лицо для омоложения – 1-1,5 см.
Техника не применяется при выраженных дерматологических патологиях в месте предполагаемого выполнения инъекций, наличии злокачественных процессов, неврологических нарушениях, проблемах со свертываемостью крови, а также в период обострения любых хронических заболеваний.
Папульная техника
Особый метод введения препарата, после которого в подкожном пространстве образуется папулы – плотные, немного приплюснутые узелки диаметром до 4 мм. Во время процедуры иглу вводят таким образом, чтобы лекарство задержалось там на несколько дней. Постепенно всасываясь, оно обеспечивает длительное сохранение результата.
Микропапульная
Поверхностные папулы (микропапульная мезотерапия) – молаживающий коктейль вводят под углом 45 градусов на 1-2 мм, следя при этом, чтобы срез иглы был направлен вверх. Диаметр папул не превышает 2 мм. Такой способ применяется на участках с небольшим количеством подкожного жира – зоне декольте, шее, нижней челюсти, верхней части скул, лбу.
Средние папулы
Средние папулы (диаметром от 2 до 4 мм) образуются при углублении на 2-3 мм и наклоне иглы под углом 45 градусов. Техника подходит для лечения сосудов на волосистой части головы, а также подкожных слоях лица и тела.
Недостатком папульного метода является появление припухлостей, синяков или покраснение кожи. Противопоказаниями к проведению процедуры является беременность, лактация, онкопатологии, аутоиммунные заболевания, вирусные, грибковые или бактериальные поражения нуждающегося в мезотерапии участка.
Линейно-ретроградная техника
Сложная, но эффективная техника, в процессе выполнения которой при помощи иглы в дерме формируется канал, который заполняется мезопрепаратом по мере извлечения инструмента. Используется для устранения или уменьшения глубины рубцов, морщин, стрий. Линейно-ретроградная техника имеет несколько вариантов:
- Трассирующая – базовая методика, при которой иглу вводят на 2 мм, формируя четкие линейные каналы.
- Веерная – после выполнения прокола иглу не вынимают, а начинают двигать под кожей в разных направлениях, впрыскивая коктейль при каждом таком развороте. Это способствует равномерному распределению средства и качественному заполнению борозд. Такой метод подходит для коррекции уголков рта и носогубных складок, подчеркивания скул, увеличения губ.
- Туннельная – применяется при наличии выраженных рубцов, средних морщин, а также для исправления некоторых дефектов в тканях дермы. Осуществляется посредством возвратно-поступательных движений иглы.
- Сетка (или армирование) – отличается особой системой выполнения проколов. Прежде всего, при помощи инъекций формируют параллельные линии, а затем в этой же зоне проводят перпендикуляры к ним. Армирование используют для коррекции скул и щек, увеличения объема губ, устранения «гусиных лапок».
Линейно-ретроградная техника считается одной из самых опасных, поэтому требует высокого мастерства косметолога.
В ходе процедуры используют только гелеобразные препараты – жидкие мезококтейли не обеспечат должного эффекта.
Другие популярные техники
Для улучшения состояния и внешнего вида кожных покровов, зависимо от расположения проблемной области, могут применяться и другие современные мезотерапевтические техники:
- Техника отдельных вколов. Применяется при мезотерапии нежных участков – на коже век, шеи, в области декольте. Суть метода заключается в стремительном введении иглы на 0,4 мм, сжатии проблемного участка в складку и постепенном введении препарата под кожу. При каждом введении инструмента в структуры кожных покровов вводится до 0,2 мл омолаживающего вещества. Метод отдельных вколов признан низко травматичным, а поэтому – относительно безопасным, с минимальным количеством побочных проявлений.
- Парижская техника применяется для коррекции губ или придания им особой «французской» формы, реже – для разглаживания мимических морщин. В основе метода лежит линейно-ретроградный способ введения препарата, благодаря чему препарат равномерно распределяется по необходимому участку. Во время процедуры используют вязкие, гелеобразные средства. Их преимущество заключается в том, что ткани не наполняются, а уплотняются, обеспечивая нужный объем. Применение невысоких доз препарата (до 0,03 мл на одну инъекцию) позволяет сохранить губы естественными. Сама процедура проходит быстро и, в большинстве случаев, не требует предварительного обезболивания.
- Систематизированная точечная техника. Данный вариант выполняется по тому же принципу, что и техника отдельных вколов. Глубина введения составляет 4 мм, расход препарата – 0,1-0,2 мл. Разница заключается в выборе места осуществления инъекций. Во время процедуры проколы делают в акупунктурных точках, которые расположены по всему лицу. Наибольшее их количество сосредоточено вокруг глаз, бровей, области рта.
- Скарификация – не травматичный, щадящий метод. Заключается в нанесении коктейля молодости на кожные покровы шприцом без иглы. Косметолог распределяет медикамент по поверхности при помощи специального стерильного шпателя. Далее осуществляют серию мелких уколов, отступая от каждого прокола на 3-5 мм.
- Мультипунктурная техника – используется для коррекции неглубоких морщин, шрамов, рубцов. Методика предусматривает выполнение большого количества непрерывных проколов по всей длине дефекта. Таким образом формируется единая ровная линия, заполненная мезосредством. Иглу вводят под углом 45 градусов, не делая отступов между инъекциями. Именно этот метод дает наилучшие результаты при исправлении недостатков на переносице и в межбровной зоне. Главным недостатком является необходимость большого количества проколов и связанная с этим болезненность, иногда требующая обезболивания.
Использование мезороллера
Мезороллер (или дермароллер) – специальное приспособление, основой конструкции которого является валик, покрытый микроиглами. На поверхность кожи наносят необходимое средство и проводят обработку мезороллером. В результате незначительного раздражения в кожных структурах запускаются регенеарционные процессы, а в микропроколы проникают нанесенные полезные вещества.
Существует две группы дермароллеров:
- Домашние – характеризуются наличием игл, длина которых составляет 0,2-0,3 мм. Их используют параллельно с привычными косметическими средствами – кремом или сыроваткой.
- Профессиональные – длина игл у таких устройств превышает 0,5 мм. Для предварительной обработки кожи допускается применять только специальные стерильные препараты. Это связано с тем, что при работе таким мазороллером на коже проступает «кровяная роса». Проводить процедуру профессиональными приборами может только квалифицированный специалист в условиях, что обеспечивают выполнение всех правил антисептики.
Мезороллер – предмет индивидуального пользования. Его применение разными людьми грозит занесением инфекции и усугублением дерматологических проблем.
Прибор запрещено использовать при:
- наличии крупных родимых пятен, бородавок или родинок;
- запущенной угревой сыпи;
- псориазе;
- экземе;
- поражении кожных покровов грибковой микрофлорой;
- нарушении целостности кожи (царапин, гнойников, ран, ожогов) на подлежащей обработке зоне.
Какие техники лучше применять
С точки зрения практикующих косметологов, к наиболее эффективным и простым в исполнении техникам мезотерапии относятся:
- поверхностный наппаж;
- классическая методика;
- папулы;
- применение мезороллера.
При выборе техники важно отталкиваться не только от простоты метода, но и от его назначения:
- для лечения сухой или чрезмерной жирной кожи, склонной к высыпаниям, акне, а также при наличии сосудистых проблем, рубцов лучше выбирать между наппажем и папульным методом;
- розацеа лечат при помощи среднего наппажа;
- при гиперпигментации на лице и теле прибегают к технике среднего наппажа;
- если пигментация возникла по причине длительного воздействия солнечных лучей, то можно попробовать поверхностный наппаж, не обрабатывая при этом кожу какими-либо препараты (как исключение – допускается нанесение антипигментного мезококтейля)
- при отеках вокруг глаз, появлении мелких морщин и прочих симптомов увядания кожи в этой области лучше остановиться на классической технике;
- при алопеции или себорее наибольший эффект произведут классические инъекции и поверхностный наппаж; А про микротоки при куперозе можно узнать тут.
- для восстановления поврежденных волос применяют технику поверхностных папул;
- для похудения и устранения целлюлита необходимо введение липолитических медикаментов, что удобнее всего осуществить методом средних папул и инфильтрации;
- при растяжках или выраженном птозе используется линейно-ретроградная техника.
Положительных результатов можно добиться только при совокупности правильного подбора омолаживающего средства и методики мезотерапии.
Видео
На видео – Наппаж в мезотерапии лица:
Выводы
- Мезотерапия – серьезное вмешательство, ошибки во время проведения которого могут иметь серьезные последствия.
- Выбирая метод омоложения, следует проконсультироваться с проверенным косметологом или даже несколькими специалистами.
- Равная глубина введения иглы и дозирование препарата обеспечивают его равномерное распределение и одинаковую стимуляцию рецепторов кожного покрова.
- Для техники наппаж не используются гелеобразные мезококтейли.
- Линейная техника и папулы выполняются только вручную, без использования аппаратного оборудования.
- Обладателям чувствительной или поврежденной кожи лучше отказаться от проведения процедуры мезороллером, особенно в домашних условиях. Также рекомендуем ознакомиться с бандажной техникой шугаринга в этом материале.
Техника выполнения внутривенной инъекции | Сестра
Одним из основных навыков, которым обязана владеть медицинская сестра независимо от профиля, является техника выполнения внутривенной инъекции пациенту.
Любое введение лекарственного вещества осуществляется строго по назначению лечащего врача.
Внутривенная инъекция производится в тех областях, где вены наиболее выражены. Чаще всего — локтевые (кубитальные — на внутренней поверхности локтевого сгиба), вены предплечья и кисти.
В случаях отсутствия верхних конечностей внутривенные вливания проводят на венах ног.
Новорожденным ввиду слабой выраженности локтевых вен инъекции производятся в височные вены.
Перед манипуляцией медицинская сестра надевает униформу и специальный халат для работы в процедурном кабинете, колпак, маску, защитные очки. Далее следует мытье рук, обработка их спиртом 70%-ным, надевание стерильных резиновых перчаток.
Непосредственно техника выполнения внутривенной инъекции состоит из следующих действий:
- Усадить или уложить пациента в удобном положении.
- Положить руку больного на стол или специальную подставку с мягкой подушкой-валиком из моющегося материала.
- На среднюю треть плеча наложить резиновый жгут или специальный жгут с пластиковой застежкой. Жгут следует натягивать так, чтобы произошел временный венозный застой. При плохо выраженных венах жгут следует растянуть и после этого наложить на плечо поверх одежды или пеленки. Свободные концы резинового жгута должны быть направлены в сторону, противоположную месту инъекции (вверх). Иначе при развязывании можно «выйти» из вены.
- Больного следует попросить несколько раз сжать и вновь разжать кулак, зафиксировав его для момента прокола вены в сжатом положении.
- Место инъекции определяется визуально и пальпаторно — следует рассмотреть набухшую вену и прощупать ее.
- Локтевой сгиб дважды обрабатывается стерильным ватным тампоном, смоченным 70%-ным спиртом (вначале — бОльшая площадь, следом — меньшая, непосредственно место венепункции). Использованные тампоны помещаются в лоток для отработанного материала.
- Держа шприц в правой руке, большим пальцем левой натягивается кожа над веной и фиксируется, чтобы вена не «сдвигалась». Палец должен находиться ниже предполагаемого места инъекции на 4-5 см. Срез иглы должен быть направлен вверх, и в этом положении делается прокол кожи почти параллельно ее поверхности. Затем аккуратно пунктируется вена до ощущения «провала в пустоту».
- Шприц перекладывается в левую руку. Указательным пальцем фиксируется канюля иглы. Оттянув поршень на себя, обязательно следует убедиться в том, что игла находится в вене. Если в шприц поступает кровь — пункция произведена правильно. Жгут развязывается, больного просят расслабить кулак. При отсутствии крови нужно попытаться пропунктировать вену повторно. Если при этом образуется гематома, игла прошла вену насквозь. При этом следует вынуть иглу и произвести инъекцию в другую вену.
- Удостоверившись, что игла находится внутри вены, начинают вливание лекарственного вещества. Медленно надавливая на поршень, вводят раствор, оставляя в шприце около 0,5 мл препарата.
- Смоченный спиртом стерильный тампон прикладывают к месту инъекции и аккуратным движением извлекают иглу. Тампон прижимают к месту прокола и просят пациента согнуть руку в локтевом суставе. Шприц убирают в лоток с использованным материалом для последующей дезинфекции.
- Во время внутривенной инъекции, а также после нее медицинская сестра внимательно следит за состояние больного, спрашивая у него, нет ли неприятных ощущений и наблюдая за его внешним видом. Через 5 минут после манипуляции проверяется место пункции на отсутствие кровотечения. При его остановке ватный тампон убирается в лоток.
- После инъекции медсестра погружает отработанный материал, в том числе и перчатки, в емкости с дезрастворами.
Еще интересное на сайте:
Выполнение внутривенных инъекций
Цель:лечебная
Показания:Необходимость быстрого действия лекарственного вещества, невозможность использовать другой путь введения для данного вещества и др.
Противопоказания:
1. Плохое состояние вен.
2. Психическое возбуждение пациента.
Оснащение:
1. Стерильный лоток (лоток, накрытый стерильной салфеткой, сложенной в 4 слоя, с ватными шариками под первым, и пинцетом под вторым слоем)
2. Лоток для использованного материала
3. Лекарственные вещества для введения
4. Этиловый спирт 70о
5. Стерильный пинцет
6. Стерильные ватные шарики и салфетки
7. Стерильный шприц объемом 10 – 20 мл.
8. Иглы стерильные для в/в инъекции (0,8 х 40 мм) и для набора лекарственных веществ.
9. Пилочки.
10. Жгут, валик.
11. Набор «Анти-СПИД».
12. Перчатки резиновые, защитный экран
13. Емкость с дез. растворами.
Информирование пациента о предстоящем вмешательстве и ходе его выполнения.Медицинская сестра информирует пациента о необходимости выполнения инъекции, о вводимом препарате, о ходе и продолжительности вмешательства, а также возможных осложнениях
Возможные проблемы пациента:
1. Отказ пациента от инъекции.
2. Страх перед инъекцией.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
1. Получите информированное согласие пациента.
2. Прочитайте название лекарственного средства, сверьте с листом назначения дозу, определите срок годности препарата.
3. Вымойте руки.
4. Наденьте перчатки.
5. Обработайте шейку ампулы тампоном, смоченным в 70о этиловым спирте, однократно
6. Вскройте пакет, соберите шприц.
7. Наберите лекарственный препарат в шприц в дозе назначенной врачом.
8. Смените иглу для набора, на иглу для в/в инъекции.
9. Вытесните воздух в колпачок.
10. Поместите шприц в стерильный лоток, под второй слой салфетки.
11. Усадите или уложите пациента так, чтобы рабочая рука была в разогнутом состоянии ладонью вверх.
12. Положите под локоть валик.
13. Наденьте стерильные перчатки.
14. Наложите жгут на 5 см выше локтевого сгиба через полотенце или одежду пациента.
15. Попросите пациента поработать кулаком, сделайте массирующие движения от ладони к локтевому сгибу, нагнетая кровь.
16. Определите место инъекции.
17. Последовательно обработайте кожу пациента двумя ватными шариками в направлении от периферии к центру: сначала большую зону (10 х 10), затем место инъекции (5 х 5).
18. Убедитесь в том, что в шприце нет воздуха, а игла хорошо держится на подыгольном конусе.
19. Фиксируйте вену локтевого сгиба натяжением кожи, с помощью большого пальца левой руки.
20. Фиксируйте шприц и иглу правой рукой, как для подкожной инъекции. Игла срезом вверх.
21. Введите иглу, осторожно, параллельно вене на 1/3 длины.
22. Пунктируйте вену осторожно.
23. Оттяните поршень на себя левой рукой по поступлению крови в шприц. Убедитесь, что вы находитесь в вене.
24. Снимите левой рукой жгут, попросите пациента разжать кулак.
25. Введите лекарственное вещество, соблюдая необходимую скорость в кровяное русло, надавливая на поршень левой рукой, оставив в шприце один 0,1 – 0,2 мл лекарственного вещества.
NB! Во время инъекции положение правой руки остается неизменным, для профилактике повреждения тканей во время инъекций.
26. Закончив введение, приложите к месту введения шарик со спиртом и обратным быстрым, но аккуратным движением удалите иглу из вены.
27. Согните руку пациента в локтевом сгибе. Шарик со спиртом оставьте на месте. Попросите пациента фиксировать руку в таком положении еще 5 мин.
28. Убедитесь в прекращении кровотечения.
29. Наложить давящую асептическую повязку на место инъекции, если пациент слаб или без сознания.
30. Снимите перчатки.
31. Обработайте шприц, иглы, перчатки, использованный перевязочный материал в соответствии с требованиями санэпидрежима.
Оценка достигнутых результатов:Назначенное лекарственное вещество введено в вену с помощью шприца.
Примечание:
— При внутривенном введении хлорида кальция соблюдать осторожность – возможен некроз тканей
NB! При внутривенном введении появляется ощущения жара сначала в полости рта, а затем по всему телу.
Введение жидкости в вену капельным способом
Цель. Введение в кровеносное русло пациента больших количеств жидкости с лечебной целью.
Показания.Нормализация объема и состава крови.
Противопоказания. Аллергия на препарат.
Оснащение.
1. Стерильный лоток (лоток, накрытый стерильной салфеткой, сложенной в 4 слоя, с ватными шариками под первым, и пинцетом под вторым слоем)
2. Лоток для использованного материала
3. Инфузионная среда
4. Этиловый спирт 70о
5. Стерильный и нестерильный пинцеты
6. Стерильные ватные шарики и салфетки
7. Стерильная система для введения инфузионых растворов
8. Иглы стерильные для в/в инъекции (0,8 х 40 мм)
9. Штатив для системы
10. Жгут, валик.
11. Набор «Анти-СПИД»
12. Перчатки резиновые, защитный экран
13. Емкость с дез. растворами
Информирование пациента о предстоящем вмешательстве и ходе его выполнения.Медицинская сестра информирует пациента о необходимости выполнения манипуляции, о вводимом препарате, о ходе и продолжительности вмешательства, а также возможных осложнениях
Возможные проблемы пациента:
1. Отказ пациента от манипуляции.
2. Страх перед манипуляцией.
Техника выполнения.
1. Надеть маску, тщательно вымыть руки гигиеническим уровнем, надеть стерильные перчатки.
2. Ватным шариком, смоченным спиртом, обрабатывают резиновую пробку флакона.
3. Стерильной салфеткой берут иглу-воздуховод за муфту и, прокалывают ею пробку флакона.
4. Закрыть регулятор скорости.
5. Флакон переворачивают вверх дном и закрепляют на штативе для систем.
6. Заполнить капельницу системы на ½ ее объема.
7. Выпустить воздух из системы ниже уровня капельницы.
8. Закрыв зажим, установите флакон на штативе. Канюлю оборачивают стерильной марлевой салфеткой.
9. Помочь пациенту занять удобное положение
10. Для максимального разгибания руки под локоть пациента положить клеенчатую подушечку
11. Наложить резиновый жгут на рубашку или салфетку при этом свободные концы должны быть направлены вверх, а петля вниз и пульс на лучевой артерии не должен остаться неизменным.
12. Попросить пациента несколько раз сжать и разжать кулак. Выбрать место для инъекции.
13. Ватными шариками, смоченными антисептическим раствором дважды обработать место инъекции от периферии к центру. С начала большее поле 10х10, затем непосредственно место инъекции
14. Проводите венепункцию.
15. Присоединяют систему к игле.
16. Отрегулируйте скорость поступления лекарства.
17. Фиксируйте лейкопластырем к коже трубку выше канюли.
18. Закрывают стерильной салфеткой иглу.
19. Закончив вливание, перекройте систему.
20. Извлеките иглу, прижав место прокола ватным шариком, смоченным спиртом.
21. Попросите пациента согнуть руку в локте.
22. Если пациент не находится на постельном режиме, ему рекомендуют некоторое время полежать в постели.
23. Весь используемый материал подвергается дезинфекции
Особенности введения
Некоторых лекарственных средств
Разведение антибиотиков
Цель:Развести антибиотики.
Показания:По назначению врача.
Противопоказания:Индивидуальная непереносимость.
Оснащение:
1. Стерильный лоток (лоток, накрытый стерильной салфеткой, сложенной в 4 слоя, с ватными шариками под первым, и пинцетом под вторым слоем)
2. Лоток для использованного материала
3. Флаконы с антибиотками
4. Растворители: 0,9% р-ор Натрия хлорида; 0,25% или 0,5% р-ры Новокаина; вода для инъекций / лидокаин для разведения некоторых антибиотиков/
5. Этиловый спирт 70о
6. Стерильный и нестерильный пинцеты
7. Стерильные ватные шарики
8. Стерильный шприц объемом 5 – 10 мл.
9. Иглы стерильные для в/м инъекции (0,8 х 40 – 60 мм) и для набора лекарственных веществ.
10. Пилочки.
11. Перчатки резиновые.
12. Емкость с дез. растворами.
Информирование пациента о предстоящем вмешательстве и ходе его выполнения.Медицинская сестра информирует пациента о необходимости выполнения инъекции, о вводимом препарате, о ходе и продолжительности вмешательства, а также возможных осложнениях
Возможные проблемы пациента:
1. Отказ пациента от манипуляции.
2. Страх перед манипуляцией.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
1. Вымойте руки и обработайте шариком со спиртом.
2. Возьмите флакон с антибиотиком.
3. Прочтите надпись на флаконе (название, доза, срок годности).
4. Вскройте алюминиевую крышку в центре не стерильным пинцетом.
5. Обработайте шариком со спиртом резиновую пробку.
6. Возьмите ампулу с растворителем 0,9 % раствор хлорида натрия, прочтите еще раз название.
7. Обработайте ампулу шариком со спиртом.
8. Надпилите и вскройте ампулу с растворителем.
9. Наберите в шприц нужное количество растворителя.
| Для антибиотиков используются два способа разведения: | |
| Первый способ | Второй способ |
| На каждые 0,1г (100 000 ЕД) антибиотика берется 1 мл растворителя, т.е.:
на 0,5 г (500 000 ЕД) — 5 мл растворителя на 1,0 г (1 000 000 ЕД) — 10 мл растворителя NB! При этом способе разведения каждый 1 мл полученного раствора будет содержать 100 000 ЕД антибиотика. | На каждые 0,1г (100 000 ЕД) антибиотика берется 0,5 мл растворителя, т.е.:
на 0,5 г (500 000 ЕД) — 2,5 мл растворителя на 1,0 г (1 000 000 ЕД) — 5 мл растворителя NB! При этом способе разведения каждый 0,5 мл полученного раствора будет содержать 100 000 ЕД антибиотика, а 1 мл – 200 000 ЕД |
10. Возьмите флакон и введите в него набранный растворитель.
11. Отсоедините шприц, иглу оставьте во флаконе.
12. Встряхните флакон с иглой до полного растворения антибиотика.
13. Наденьте иглу с флаконом на подыгольный конус шприца.
14. Поднимите флакон вверх дном и наберите содержимое флакона или его часть в шприц.
15. Снимите флакон вместе с иглой с подыгольного конуса шприца.
16. Наденьте и закрепите на подыгольном конусе шприца иглу для в/м инъекций.
17. Проверьте проходимость этой иглы, пропустив немного раствора через иглу.
Оценка достигнутых результатов:Антибиотики разведены.
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Как мне изучить технику инъекции? (с иллюстрациями)
Инъекционная техника относится к способу введения лекарства. Техника введения наркотиков имеет значение, потому что некоторые лекарства нужно вводить глубже, чем другие, чтобы они правильно распределились по всему телу. Многие медицинские работники одобряют технику инъекции щипка для инъекции лекарства.
Три основных слоя кожи.
В технике щипковой инъекции часть кожи сжимается между большим пальцем и пальцами. Затем шприц вводится под углом 90 градусов. Поршень шприца медленно продвигается, чтобы лекарство попало под кожу. Этот щипковый метод инъекции можно использовать для введения лекарства как поверхностно, так и глубоко.
Отпускание инъекций может быть особенно сложной задачей при работе с младенцами.
Неглубокая инъекция должна попасть в подкожно-жировой слой кожи. Этот уровень находится чуть ниже поверхности кожи. Для техники инъекции инсулина должен быть достигнут подкожный уровень. Более мелкая инъекция влияет на время действия инсулина. Если инъекция слишком глубокая, она может попасть в мышцы.Это может быть болезненным, а также иметь слишком непродолжительный эффект для инсулина, поскольку организм может слишком быстро его усвоить.
Ручки с инсулином помогают убедиться, что инъекция инсулина не слишком глубокая, чтобы ускорить время действия инсулина.
Медсестры-инструкторы по диабету научат вас правильной технике введения инсулина. Может потребоваться практика, чтобы правильно использовать технику защемления, а также вводить инсулин под углом 90 градусов. Инсулиновые шприцы безопасного типа разработаны для диабетиков, чтобы избежать случайного укола иглой при попытке освоить технику инъекции.
Если вам нужно вводить не инсулин, а лекарство другого типа, медицинский работник, который вводит разные типы вакцин, может продемонстрировать, как достичь необходимого уровня кожи. Вакцины вводятся либо подкожно, либо внутримышечно, в зависимости от конкретной вакцины.В то время как подкожный уровень находится прямо под поверхностью кожи, внутримышечный уровень находится чуть ниже подкожного уровня.
Для большинства лекарств часто рекомендуется техника инъекции щепоткой и под углом 90 градусов. Если вам прописали лекарство для инъекций, вам следует посоветоваться с врачом относительно того, как именно его вводить.К некоторым прописанным инъекционным препаратам прилагаются инструкции и шприцы. Многие специалисты в области здравоохранения рекомендуют пациентам вводить лекарства в предплечье или бедро в зависимости от конкретного лекарства.
Инъекции обычно сопровождаются другими медицинскими методами. Например, многие специалисты в области здравоохранения утверждают, что при введении лекарств себе или другим следует носить одноразовые медицинские перчатки.Техника введения лекарства в шприц также важна, потому что, если поршень вытягивается слишком быстро, пузырьки воздуха могут попасть в шприц и создать меньшую дозу лекарства.
В зависимости от лекарства многим пациентам рекомендуется вводить лекарство в предплечье.
Инъекция, техника — Большая химическая энциклопедия
На практике растворимый компонент обычно вводят в раствор субстрата после распределения нерастворимого монослоя. Причина в том, что если начать с раствора, поверхностное натяжение может быть достаточно низким, чтобы монослой не распространился легко. МакГрегор и Барнс описали полезную технику инъекции [265]. [Pg.144]
Метод впрыска в капиллярном электрофорезе, при котором давление используется для ввода образца в капиллярную колонку.[Pg.602]
На сегодняшний день (около 1997 г.) паровые методы применяются почти исключительно в относительно толстых коллекторах, содержащих вязкие нефтесодержащие углеводороды. В случае месторождений тяжелой нефти и залежей битуминозного песка с некоторым успехом применялась методика циклической закачки пара. Этот метод включает закачку пара под давлением, превышающим давление гидроразрыва, обычно в диапазоне 10,3–11,0 МПа (1500–1600 фунтов на кв. Дюйм), за которым следует период выдержки, после которого начинается добыча (15). [Pg.356]
Холодный впрыск в колонку используется для анализа следов.Ах. образца вводится без испарения путем введения иглы шприца в место, где колонка была предварительно очищена от жидкой фазы. Температура впрыска должна быть равной или ниже точки кипения растворителя, содержащего образец. Введение должно быть быстрым, и можно вводить не более нескольких, обычно не более двух микролитров. Холодный ввод в колонку — самый точный и воспроизводимый метод впрыска для капихарийной хроматографии, но его сложнее всего автоматизировать.[Стр.109]
Мировой спрос на доменный кокс снизился за последнее десятилетие. Хотя, как показано на Рисунке 1, производство чугуна в доменной печи (чушкового чугуна) увеличилось примерно на 4% с 1980 по 1990 год, производство кокса за тот же период снизилось примерно на 2% (3). Это несоответствие между увеличением производства чугуна и уменьшением производства кокса объясняется постоянным увеличением количества кокса, необходимого для производства чугуна. Повышенные технические возможности, хотя и не внедряемые повсеместно, позволили примерно на 10% снизить содержание кокса, т. Е. Расход кокса на произведенный чугун, благодаря более точным характеристикам качества кокса и усовершенствованию оборудования, понимания и методов работы доменной печи ( 4).По мере того, как все больше доменных печей внедряют инжекцию угля в доменные печи, ожидается дополнительное снижение количества кокса. В некоторых странах, которые активно внедрили методы нагнетания угля, объем кокса был снижен на 25% (4). [Pg.243]
Методы впрыска потока могут использоваться для впрыскивания проб объемом от 10 мкл в текущий поток воды с небольшим ухудшением пределов обнаружения. Распылители фритты имеют эффективность до 94% и могут работать с небольшим объемом раствора пробы до 2 мкл.[Pg.638]
Создание тестовых атмосфер органических паров с помощью шприцевого инъекционного метода Создание тестовых атмосфер органических паров с помощью метода проникающей трубки Проверка на месте методов отбора проб … [Pg.359]
Сорбентная трубка подготовка стандартов с помощью шприцевого шприца … [Pg.359]
Основными задачами экологического анализа являются чувствительность (из-за низкой концентрации микрозагрязнителей, подлежащих определению), селективность (из-за сложности образца) и автоматизация анализа (для увеличения пропускной способности контрольного анализа).Эти три цели достигаются за счет многомерной хроматографии. Чувствительность повышается за счет техники впрыска большого объема в сочетании с пиковым сжатием, селективность, очевидно, повышается, если вместо одного использовать два разделения с разной селективностью, в то время как интерактивные методы сокращают количество ручных операций. операции в аналитической методике. [Pg.334]
Вопреки распространенному мнению, лучше всего медленное введение большой пробы (3-5 точек) путем раздельной инъекции. Полный ионный ток масс-спектрометра вернется к исходному значению быстрее при использовании техники медленной инжекции.[Pg.363]
Впрыск растворителя Метод впрыска растворителя включает впрыскивание растворов липидов в растворителях с высоким давлением пара (эфир, фторуглероды, этанол) в избыточную водную фазу при пониженном давлении. В общем, водная фаза поддерживается выше фазового перехода липидов (Те) и пониженного давления … [Pg.265]
Валь и Дек смогли получить оценку предполагаемого коэффициента скорости второго порядка ( 10 л · моль · сек при 4 ° C) с использованием процедуры разделения, основанной на экстракции Fe (CN) e хлороформным раствором Ph AsCl в присутствии ионов Co (CN) g и Ru (CN) 6, чтобы уменьшить обмен между частицами железа в двух жидких фазах.Аналогичная оценка была получена с использованием метода осаждения в присутствии носителя Ru (CN) 6. Применяли метод прямого впрыска, поскольку требовалось короткое время реакции. Вал рассмотрел большие индуцированные обмены, происходящие в методах химического разделения. Процедура экстракции, когда присутствуют носители Co (CN) 6 и Ru (CN), обеспечивает наиболее удовлетворительный метод разделения. … [Стр.107]
Эйхлер и Валь предприняли попытку изотопного исследования (Os и Os) реакции обмена между Os (dipy) 3 и Os (dipy) 3, используя метод прямого впрыска, так что время реакции 7 x 10 секунд было возможно.При общем количестве осмия 10 «М в водной сульфатной среде при 0 ° C наблюдался полный обмен. Используемые методы разделения были: (а) осаждение перхлората (в присутствии носителя железа (II)) и (6) экстракция п-толуолсульфоновой кислотой. в нитрометане, комплекса осмия (II). Нижний предел 1 x 10 л. моль. сек был установлен на коэффициент скорости (0 ° C, 3,0 M h3SO4). Дитрих и Валь использовали эффект уширения линии, произведенный Os (dipy) 3 на ЯМР-спектре Os (dipy) 3 смогли предложить значение> 5 × 10 дюймов.родинка. сек при 6 ° C в D2O (0,14 M [Cr] и 5×10 M [D-]). [Стр.111]
За последние четыре десятилетия было произведено множество типов инжекторов ГХ. Наиболее часто используемые методы инъекции были рассмотрены и описаны Гробом, который правильно заявляет, что аналитики должны полностью понимать методы, прежде чем они смогут сделать наиболее подходящий выбор для своих конкретных приложений. Для большинства применений капиллярных колонок ГХ наиболее популярными остаются инжекторы парообразования с программируемой температурой (PTV) и инжекторы на колонке.Однако за последние несколько лет технология быстро продвинулась вперед и предлагает инжекторы, которые позволяют экстрагировать больше пробы в колонку для ГХ без ее перегрузки. [Pg.738]
Адсорбция или каталитическое разложение лабильных веществ иглой шприца может быть проблемой для некоторых соединений, использующих инжекторы горячего испарения [25]. Для открытых трубчатых колонок для сведения к минимуму этой проблемы используются иглы шприцев из плавленого кварца и холодные инъекции в колонку. В качестве альтернативы можно использовать шприцы с кожухом для иглы для инъекции холодной иглой [26].[Pg.125]
Безусловно, точность и точность методов PTV, как правило, выше, чем у классических методов горячего разделения и без разделения, и приближаются к тем, которые получают с помощью холодного впрыска в колонку [34,36,37, -54- 57,62,64]. Однако об оптимизации закачки PTV известно меньше, и, вероятно, необходимо учитывать больше параметров, чем об оптимизации закачки в колонну. Следовательно, последний метод является предпочтительным для большинства проб, за исключением тех, которые загрязнены крупными [стр.132]
| Рис. 3.3. Распознавание н-алканов в зависимости от техники ввода. A, игла с наполнителем B, горячая игла C, холодный он-колуан. A и B были получены с использованием разделения 1 40. Сапл н-алканы 1 10 000 в гексане. (Воспроизведено с разрешения из исх. 24. Copyright Dr. Alfred Huethig Publishers). … |
Твердые образцы обычно растворяют в подходящем растворителе.
Клиническая практика — внутримышечные инъекции: как ваша техника?
Хорошая техника инъекции может означать разницу между уменьшением боли и травм. Анджела Кокоман и Джон Мюррей объясняют
Введение внутримышечных инъекций — обычное медицинское вмешательство в клинической практике. 1 Эта статья направлена на повышение осведомленности о местах инъекций, используемых для внутримышечных инъекций, а также на выделение передового опыта в отношении внутримышечного введения.
Невозможно недооценить важность хорошей техники инъекции. Не следует забывать, что среди возможных осложнений внутримышечной инъекции — абсцесс, целлюлит, некроз тканей, гранулема, мышечный фиброз, контрактуры, гематомы и повреждение кровеносных сосудов, костей и периферических нервов. 2 Хотя внутримышечные инъекции являются обычным явлением медсестер, руководств для медперсонала в этой области очень мало. 3,4 Было указано, что нет рабочих политик или процедур по введению инъекций, к которым мог бы обратиться медперсонал. 3 Кроме того, техника и подготовка некоторых сотрудников не могут быть подтверждены доказательствами. 4
Участки бедра (Rectus femoris и Vastus lateralis)
Поглощение лекарств из области бедра медленнее, чем из руки, но быстрее, чем из ягодиц, что способствует более высокой концентрации лекарства в сыворотке, чем это возможно в ягодичных мышцах. 5
| В / м инъекция в область Vastus lateralis |
|
Бедро можно использовать, когда другие места противопоказаны, или клиентами, которые принимают свои лекарства, так как оно легко доступно в положении сидя или лежа позиция.Однако основным недостатком является то, что инъекции в область прямой мышцы бедра могут вызывать значительный дискомфорт. 6
Этот сайт предназначен для младенцев, детей и взрослых. Используемая длина иглы обычно составляет 2,5 см или меньше.
Задно-ягодичный участок
Этот участок обычно называют наружным верхним квадрантом и противопоказан детям.
| Внутримышечная инъекция в область средней ягодичной мышцы (ягодица) |
|
Наличие крупных нервов и кровеносных сосудов, относительно медленное поступление лекарств из этого участка по сравнению с другими и толстый слой жировой ткани, обычно связанный с этим, делает этот сайт проблематичным. 7 Седалищный нерв и верхняя ягодичная артерия лежат всего в нескольких сантиметрах дистальнее места инъекции, поэтому необходимо проявлять большую осторожность для точного определения ориентиров.Пальпация подвздошной кишки и вертела важна; использование только визуальных расчетов может привести к слишком низкому расположению инъекции и травмам других структур. 8
Риски, связанные с внутримышечной инъекцией в дорсоглютеальный участок
- Контакт с седалищным нервом
- Контакт с верхней ягодичной артерией
- Слишком много жировой ткани — плохая абсорбция.
Дельтовидный участок
Простота доступа, особенно в амбулаторных условиях, возможно, увеличивает частоту, с которой дельтовидный участок используется для внутримышечных инъекций.Этот участок используется для иммунизации / приема лекарств, не вызывающих раздражения, поэтому вакцины, которые обычно имеют небольшой объем, обычно вводятся в область дельтовидной мышцы. 9 Это относительно небольшая площадь и мышечная масса, особенно у атрофированных пациентов, что усугубляется непосредственной близостью лучевого нерва, плечевой артерии и костных отростков к этому месту, что означает, что могут возникнуть более серьезные повреждения.
| В / м инъекция в дельтовидный участок |
Осторожно: Это небольшой участок — введите только 1-2 мл жидкости в это место |
Важно ограничить объем лекарства в зависимости от размера мышц, т.е.0,5-2 мл.
Вентроглютеальный участок
Вентроглютеальный участок обеспечивает наибольшую толщину ягодичной мышцы (состоящей из средней и малой ягодичных мышц), не имеет проникающих нервов и кровеносных сосудов и имеет более узкий слой жира постоянной толщины, чем в присутствует в тыльной ягодице. 10
Вентроглютеальный участок стал привлекать значительное внимание в литературе по медсестринскому делу, и существует широкое согласие, что это место является предпочтительным местом для внутримышечной инъекции. 2 В этой области в Ирландии мало исследований относительно степени использования вентроглютеального участка.
| В / м инъекция в вентроглютеальный участок |
|
Проведение внутримышечной инъекции
Существует обширная исследовательская база для практики медсестер следует руководствоваться в отношении введения внутримышечных инъекций, и медсестры несут ответственность за разработку надлежащим образом информированных руководств. 4
- Внутримышечные инъекции по возможности следует вводить в вентроглютеальную область.
- Лекарство следует вводить с помощью иглы, достаточно длинной, чтобы достичь мышцы, не проникая в нижележащие структуры.
- Пациент должен располагаться так, чтобы мышцы расслаблялись.
- Технику «Z-трека» следует использовать всегда (см. Диаграмму).
Эти меры должны обеспечить пациентам оптимальный уход за больными.
Анджела Кокоман — лектор по психическому здоровью в DCU, а Джон Мюррей — медсестра психиатрической службы Water ford Mental Health Services (Юго-Восточный регион HSE)
Список литературы
- Greenway K. Использование вентральной ягодичной области для внутримышечной инъекции. Стандарт сестринского дела 2004; 18 (29): 39-42
- Малый SP. Предотвращение повреждения седалищного нерва при внутримышечной инъекции: обзор литературы: J Advanced Nursing 2004; 47 (3): 287-296
- МакГабхан Л.Сравнение двух методов инъекции депо. Стандарт медсестер 1996; 11 (52): 33-37
- McGarvey MA. Внутримышечные инъекции: обзор сестринской практики для взрослых. Вся Ирландия J Медсестра и акушерство 2001; 1 (5): 185–193
- Newton M, Newtown DW, Fudin J. Обзор трех основных маршрутов инъекции. Сестринское дело 1992; 22: 34-42
- Бергер KJ, Уильямс MS. Основы сестринского дела: сотрудничество для оптимального здоровья. Апплетон Большой: Коннектикут, 1992
- Боландер VR.Основное сестринское дело Соренсона и Лакманна, Психофизиологический подход (3-е изд.) Сондерс: Филадельфия, 1994
- Kozier et al. Методы в клиническом уходе (4-е изд). Мудрец: Калифорния, 1993
- Mallett J, Bailey C. Руководство по клиническим процедурам Royal Marsden NHS Trust (5-е изд.) Blackwell Science: Лондон, 1996
- Зельман С. Заметки по технике внутримышечного введения. Am J Med Sc 1961; 241: 47-58
- Роджер М.А., Кинг Л. Составление и введение внутримышечных инъекций: обзор литературы.J Advanced Nursing 2000; 31 (3): 574-582
Клиническая практика — внутримышечные инъекции: как ваша техника?
Все права защищены INMO. Пожалуйста, не используйте без разрешения
Выбор правильной техники впрыска в ГХ
Сегодня в газовой хроматографии используется огромное количество методов впрыска. Некоторые из них существуют с первых дней GC, в то время как другие стали популярны позже. В этой статье делается попытка кратко охарактеризовать наиболее часто используемые методы, их применение и ограничения.
Анализ в ГХ начинается с введения образца в колонку. Это также, безусловно, самый важный шаг во всем анализе. Жидкая проба испаряется либо внутри самой колонны, либо в испарительной камере, расположенной прямо перед колонкой.
Система впрыска должна соответствовать следующим требованиям:
- Впрыскиваемое количество не должно перегружать колонку.
- Ширина полосы впрыска должна быть небольшой по сравнению с эффектами расширения полосы в капиллярной колонке.
Другие требования, которые могут быть применены, следующие:
- Колонна должна обеспечивать оптимальную эффективность разделения.
- Состав пробы должен оставаться нетронутым. Не должно происходить дискриминации по температуре кипения, полярности, концентрации или термической стабильности.
- Применимо для анализа следов, а также проб с высокой концентрацией.
- Введенное количество должно быть воспроизводимым
Ни один метод впрыска не удовлетворит все вышеперечисленные требования.Одними требованиями придется пожертвовать, чтобы удовлетворить другие. Обнаружение следов и более высоких концентраций в одно и то же время часто трудно объединить в рамках одного метода инъекции. Выбор метода впрыска часто определяется уровнями концентрации, которые должны быть достигнуты:
- Прямой впрыск
- Разделенный впрыск
- Безраздельный впрыск
- Охлаждение на колонке
- Испаритель с программируемой температурой (PTV)
Прямой впрыск
Описание Образец испаряется в горячей вставке.Вся проба поступает в колонку
Объем (с ) 0,1 мкл — 1 мкл
Диапазон концентраций
1 ppm -% -уровни
0
Применимо к насадочным капиллярным колонкам и капиллярным колонкам с внутренним диаметром 0,53 мм
Никакой перефокусировки на колонке не требуется
Прямой впрыск является наиболее часто используемым методом впрыска для насадочных колонок и 0.Столбцы ID 53 мм. Его основными преимуществами являются простота использования и широкий диапазон концентраций, который он может покрыть. Он особенно подходит для более низких концентраций в диапазоне частей на миллион, которые ниже объема разделенной закачки. Более высокие скорости потока газа необходимы для эффективного и быстрого переноса пробы от футеровки инжектора в колонку. Минимальный поток газа для прямого впрыска составляет около 5 мл / мин. Поэтому прямой впрыск можно применять только к колонкам, которые могут обслуживать более высокие скорости потока в колонне, например, насадочные колонны или 0.Столбцы ID 53 мм. Эти колонки также могут работать с более высокими уровнями концентрации из-за их увеличенной емкости образца. Прямая инъекция приведет к неправильной форме пиков, если будут применены слишком большие объемы инъекции (> 1 мкл). Эффекты дискриминации низкие по сравнению с дробными инъекциями. Прямой впрыск иногда путают с впрыском без деления потока, описанным ниже.
Разделенный впрыск
Описание Образец испаряется в горячей вставке.В колонку попадает только часть образца. Большая часть выпускается через разделенное вентиляционное отверстие
Объем (ы)
0,1 мкл — 1 мкл
Диапазон концентраций
50 ppm -% -уровень
Примечание
Применимо ко всем капиллярным колонкам, обычно перефокусировка на колонке не требуется
Несомненно, наиболее широко используемая техника впрыска для капиллярных колонок.И это несмотря на его склонность к различению соединений с более высокими температурами кипения. Воспроизводимость впрыска сильно зависит от геометрии футеровки и теплоемкости. Дискриминация образцов во время испарения из шприца также происходит из-за различий в летучести компонентов. Различия в вместимости различных капиллярных колонок (различный внутренний диаметр и толщина пленки) можно легко устранить, изменив разделенный поток. Относительно высокий разделенный поток обеспечивает быстрое и эффективное введение образца в колонку.Разделенные инъекции могут использовать полную разделительную способность капиллярной колонки благодаря такому быстрому введению пробы. В следующей таблице приведены некоторые общие рекомендации; какие разделенные потоки следует применять к какому диаметру колонны. Разделенные потоки и коэффициенты разделения зависят от емкости колонки по образцу и минимального потока, необходимого в инжекторе, чтобы минимизировать эффекты расширения полосы.
Идентификатор колонки
Коэффициент разделения
Минимальный разделенный поток
до 530 мкм
: 530 мкм 15 мл / мин
320 мкм
от 1:20 до 1: 250
25 мл / мин
250 мкм
от 1:50 до 1: 250
40 мл / мин
150 мкм
1: 150 до 1: 500
75 мл / мин
100 мкм
> 1: 500 150 мл / мин
Предлагаемые минимальные коэффициенты разделения и разделение потоков могут привести к расширению полосы внутри гильзы инжектора и Поэтому вероятна потеря эффективности разделения.
Без деления впрыска
Описание Образец испаряется в горячем инжекторе. Большая часть образца попадает в колонку в течение первых 1-2 минут анализа
Объем (ы)
0,5 мкл — 2 мкл
Диапазон концентраций
0,5 ppm — 50 ppm
Примечание
Перефокусировка на колонке должна поддерживаться зазорами удержания и низкими температурами печи
Наиболее широко используемый метод для низкого уровня ppm образцы.Splitless часто путают с прямым впрыском. Образец вводится в колонку в течение всего времени без разделения. Из-за этого периода 1-2 мин возникает большая начальная полоса впрыска, и перефокусировка аналитов на колонке важна для получения хороших симметричных узких форм пиков. Это делается двумя способами:
- Холодный захват . Большой перепад температуры между инжектором (250 ° C) и низкой начальной температурой печи (50 ° C) эффективно снижает подвижность высококипящих соединений практически до нуля.Эти соединения застывают в узкой полосе и снова начинают мигрировать только во время температурной программы. Этот эффект холодного захвата сочетает как фокусировку из-за тепловой конденсации, так и фокусировку в результате сильного удержания неподвижной фазы в колонках.
- Фокусировка растворителем . Повторное концентрирование низкокипящих компонентов (близких к температуре кипения растворителя) происходит под действием растворителя. Низкие температуры печи позволят растворителю конденсироваться в колонке вместе с низкокипящими компонентами пробы.Пленка жидкости, образованная растворителем, начнет испаряться, и компоненты пробы будут концентрироваться в жидкой пленке все меньшего размера, в результате чего образуется узкая полоса концентрированных компонентов пробы. Действительно ли этот процесс происходит, как описано здесь, все еще является предметом обсуждения среди хроматографов. Дело в том, что для получения узких пиков важны как выбор растворителя, так и начальная температура печи. В таблице ниже приведены некоторые общие рекомендации.
Растворитель
Точка кипения
[° C]Рекомендуемая начальная температура печи
[° C] 0 954н-пентан
36
От 10 до окружающей среды
Дихлорметан
36
10 до окружающей среды
9037
9
10 к окружающей среде
Хлороформ
46
10 к окружающей среде
Метанол
61
03
03
61
03 -Гексан
65
35
Этилацетат
69
40
Ацетонитрил
77
45
07 82
50
Изооктан
98
70
Поток через колонку
Внутривенное впрыскивание Учебник для врачей-офтальмологов и стипендиатов
Лоррейн Майерс (Провенчер), доктор медицины, Дэвид Алмейда, доктор медицины, доктор философии, Майкл Д.Абрамов, доктор медицинских наук,
6 января 2015 г.
Назначение
Лечение заболеваний сетчатки интравитреальным введением (IVI) произвело революцию в области офтальмологии. По оценкам, в 2013 году в США было выполнено более четырех миллионов IVI, и ожидается, что это число будет продолжать расти [1]. Эта процедура, считающаяся узкоспециализированной, все чаще выполняется в кабинете офтальмологов, особенно для лечения распространенных заболеваний глаз, таких как неоваскуляризация сосудистой оболочки глаза при возрастной дегенерации желтого пятна.Учитывая риск осложнений, особенно эндофтальмита и супрахориоидального кровоизлияния, а также необходимость лечения этих осложнений, метод IVI, проводимый специалистами широкого профиля, вызывает споры и даже возражает против некоторых специалистов по витреоретинальному лечению [2]. В то время как эта дискуссия о «сфере практики» продолжается, программы ординатуры по офтальмологии в настоящее время обучают своих резидентов правильному выполнению IVI как части комплексной учебной программы. К сожалению, существует множество протоколов IVI с точки зрения асептической техники, анестетиков, использования профилактических антибиотиков и постинъекционного мониторинга.
Эта статья предназначена в качестве ресурса и учебника для врачей-офтальмологов, изучающих IVI. Мы стремимся представить полезный краткий обзор последних данных, касающихся техники IVI, и описать протоколы IVI в больнице по делам ветеранов города Айова и Университете штата Айова.
IVI Осложнения: почему мы вообще обсуждаем протокол…
Распространенными осложнениями IVI являются дискомфорт в месте инъекции, субконъюнктивальное (SC) кровоизлияние, рефлюкс стекловидного тела и временное повышение внутриглазного давления (ВГД).У пациентов также могут развиться помутнения, кровоизлияние в стекловидное тело или сетчатка и отслоение сетчатки. Самым страшным осложнением IVI, хотя и редко, является эндофтальмит (EO), и большая часть протокола IVI предназначена для минимизации или устранения EO из-за ошибки человека. Показатели ЭО, сообщаемые в крупных многоцентровых рандомизированных контролируемых исследованиях IVI против фактора роста эндотелия сосудов (анти-VEGF), варьируются от 0,019% [3] до 0,09% [4] на инъекцию.
Тщательное изучение событий, связанных с историческими крупными вспышками инфекционного ЭО, позволяет предположить, что эти вспышки были результатом не препарата или техники инъекции, а скорее фармакологических процедур, использованных для изготовления шприцев, содержащих лекарство.Несоблюдение стандартов и плохая асептическая техника были наиболее вероятной причиной, и с тех пор особое внимание уделяется внедрению и строгому соблюдению требований Фармакопеи США [5]. Остающиеся «области для улучшения» — это большая часть того, что будет обсуждаться в этой статье.
Местоположение: Где следует проводить IVI?
IVI обычно выполняются в офисе. Фактически, во многих статьях о IVI не упоминается настройка, поскольку предполагается, что IVI находится в офисе. Однако выполнение IVI в операционной, более контролируемой и стерильной среде, может снизить частоту ЭО… но со значительными затратами.
Частота ЭО после ИВИ в операционной очень низка. В 2014 году ретроспективное исследование двух швейцарских офтальмологических больниц с участием 40 011 IVI, выполненных в операционной, выявило всего три случая ЭО с частотой 0,0075% [6]. Единственным существенным процедурным различием между двумя больницами было использование послеоперационных антибиотиков в одной больнице, на которую приходилось примерно 13 337 ВВИ и два из трех случаев ЭО. Это исследование было ограничено отсутствием контрольной группы. Эти показатели ЭО для ВВИ, выполненного в операционной, можно приблизительно сравнить с проспективными и рандомизированными 2-летними результатами КАТТ из 12 886 инъекций в офисе, где частота ЭО была приблизительно равна 0.09% [7]. Ретроспективная серия из 14 895 IVI в офисе, проведенная Cheung et al ., показала, что частота ЭО составляет 0,057% [8]. Другое ретроспективное исследование 10 254 IVI в офисе, проведенное Pilli et al. , 0,029% [9].
Отчет 2012 года о когортном исследовании с участием одного хирурга из Австралии, в котором участвовало 12 249 ИВ, показал статистически значимую разницу в частоте встречаемости ЭО для ИВ, выполненных в процедурной кабинете (0,12%) по сравнению с OR (0%) [10]. Однако результаты были ограничены отсутствием рандомизации.
В более позднем ретроспективном обзоре 2014 г., проведенном Tabandeh et al. сравнил частоту ЭО для всех пациентов, которым в 2009-2011 гг. Была проведена ИВИ, двумя офтальмологами (специалистами по сетчатке), один из которых выполнял ИВ в офисе, а другой — в операционной [11]. В их числе 11 710 IVI: 8 647 в офисах и 3063 в операционных. Следует отметить, что IVI в офисе проводились без маски и без ограничения разговора. Не было существенной разницы в частоте ЭО между офисными (0.035%) и OR (0,065%).
По последним данным, инъекции на основе OR имеют очень низкие показатели ЭО. Эти показатели, однако, не кажутся значительно ниже, чем ставки для инъекций в офисе. Большое рандомизированное контролируемое исследование, сравнивающее эти два параметра, еще не опубликовано. Перемещение IVI в операционную увеличит эксплуатационные расходы, время на одного пациента, которое лечится, и общие неудобства для пациента. Поскольку так много пациентов нуждаются в внутривенных инъекциях, необходимость лечения основного заболевания может перевесить дополнительный профиль риска, связанный с инъекциями в офисе.На данный момент большинство IVI выполняется в офисе.
Техника отвода крышки
Основная цель втягивания века — избежать загрязнения иглы ресницами из-за непроизвольного / рефлекторного закрытия крышки во время введения иглы. Первое исследование анти-VEGF ясно показало увеличение количества осложнений при отсутствии ретрактора [12]. Важными факторами являются стерильность, простота использования, экспозиция и комфорт пациента. Большинство офтальмологов используют ретракторы для металлических крышек [13], но было предложено несколько других механизмов, таких как бимануальное втягивание века с помощью вспомогательного средства [14], конъюнктивальная форма [15], втягивание верхнего века с использованием ретрактора Десмарреса [16] и совсем недавно, втягивание крышки аппликатора с ватным наконечником [17].Никакая литература не сравнивает различные техники ретракции и осложнения после ИО, особенно ЭО.
Анестезия
Основными целями анестезии являются 1) предотвращение движений пациента и непроизвольного закрытия век во время введения иглы и 2) повышение комфорта пациента и его приверженность к процедуре, которую необходимо часто повторять. Сообщалось о многих подходах к анестезии поверхности глаза, которые включают местные капли, аппликаторы, пропитанные анестетиком, гели и подкожные инъекции анестетиков.Большинство опубликованных данных показывают: 1) Местная анестезия и подкожная анестезия ничем не отличаются, но подкожная анестезия может иметь больше побочных эффектов, таких как подкожное кровотечение. 2) Различные формы местной анестезии ничем не отличаются.
Исследование Blaha et al. продемонстрировал отсутствие разницы в оценке боли между каплями пропаракаина, каплями тетракаина, тампонами с ватными тампонами, пропитанными лидокаином, и п / к лидокаином. Наибольшее количество побочных эффектов имел п / к лидокаин [18]. Другое исследование показало, что IVI менее болезненна при подкожной инъекции, но когда была включена боль от подкожной инъекции, оценка боли не отличалась от оценки при местной анестезии [19].Исследование, сравнивающее капли пропаракаина 0,5%, пропаракаин + 4% тампоны, пропитанные лидокаином, ватные палочки и 3,5% гель лидокаина, не обнаружило разницы в оценке боли или жжения [20].
Рисунок 1: Субконъюнктивальная инъекция, демонстрирующая инъекцию 0,2-0,4 мл п / к лидокаина в надвисочный квадрант с использованием шприца объемом 1 мл с иглой 30-го размера.
Одна из проблем заключается в том, что анестетик в виде геля может снизить эффективность антисептики глазной поверхности (обсуждается в следующем разделе).Когда повидон-йод (ИП) и гель лидокаина инокулируют в культуральную среду с бактериями, растет такое же количество бактерий, как и при использовании одного геля лидокаина [21]. Другое аналогичное исследование подтвердило эти результаты, но также обнаружило, что ИП, нанесенный за 5–30 секунд до нанесения геля лидокаина, столь же эффективен, как и только ИП [22].



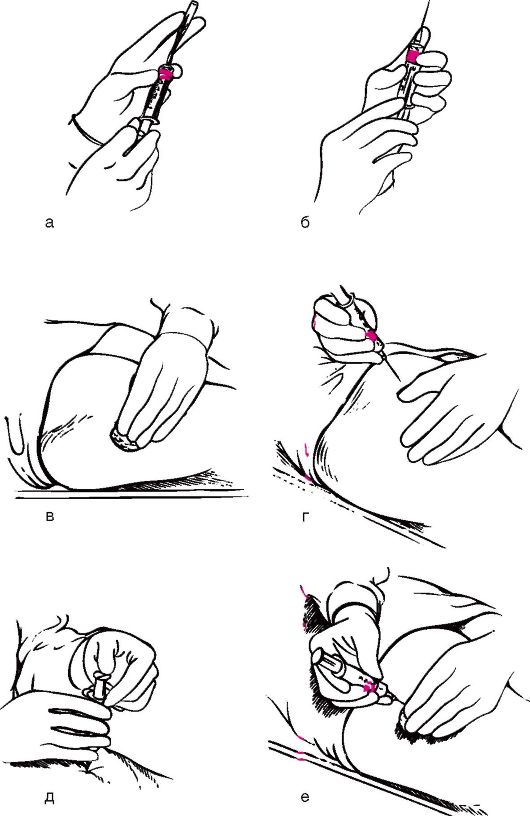
 Предложить пациенту лечь или при необходимости помочь ему в этом. Освободить место для инъекции (место локтевой вены).
Предложить пациенту лечь или при необходимости помочь ему в этом. Освободить место для инъекции (место локтевой вены).

 раствор.
раствор.

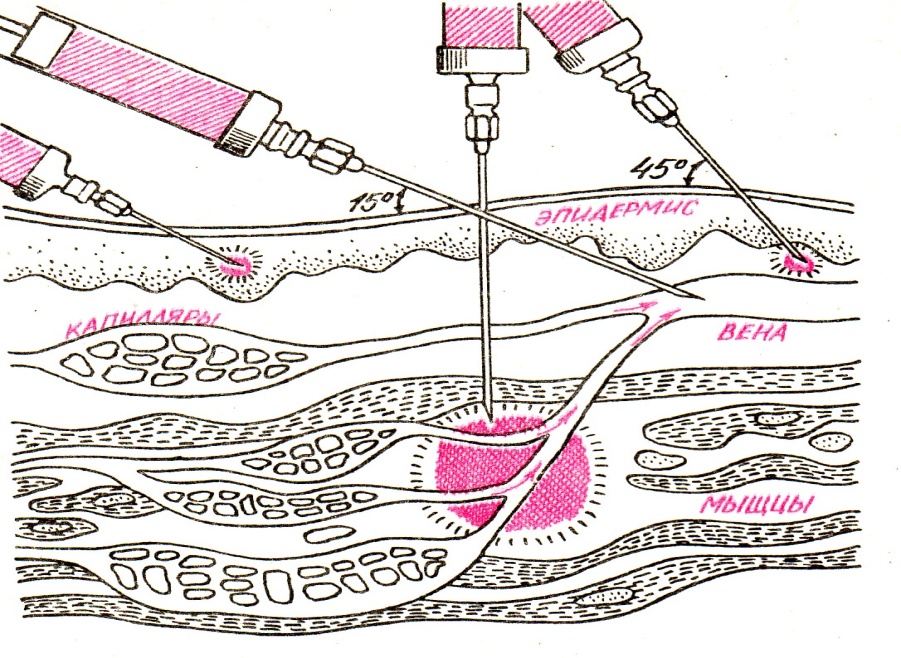

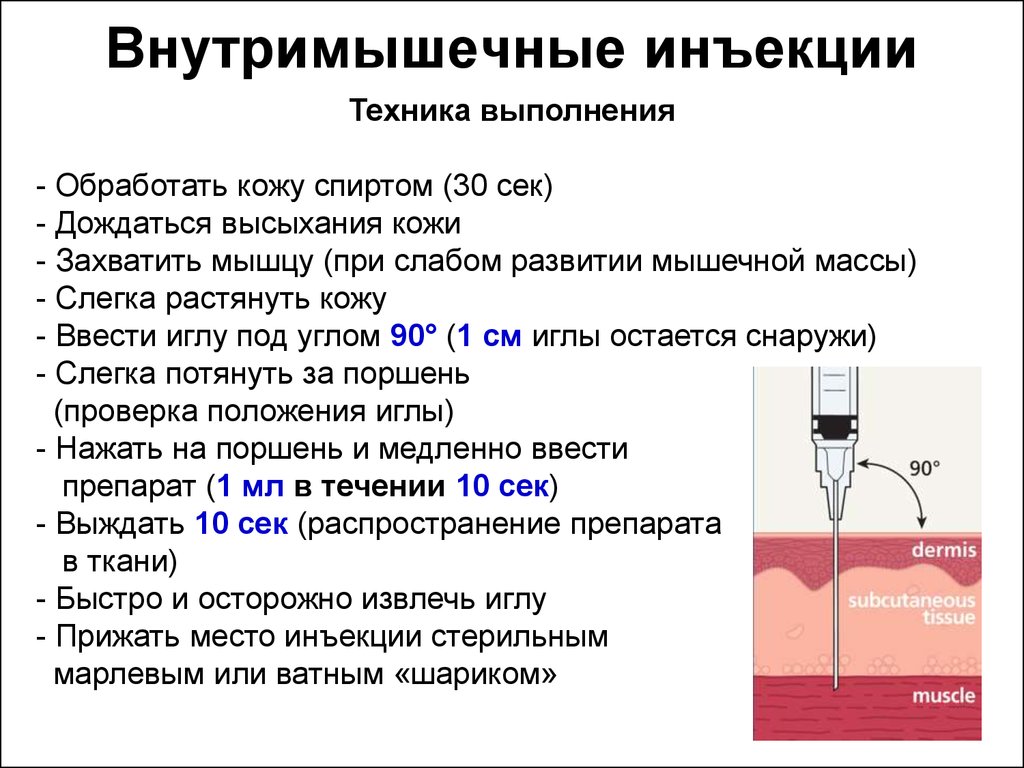 растворами, стерильный халат, вакунайзеры или моноветы для забора крови вакуумным методом.
растворами, стерильный халат, вакунайзеры или моноветы для забора крови вакуумным методом.
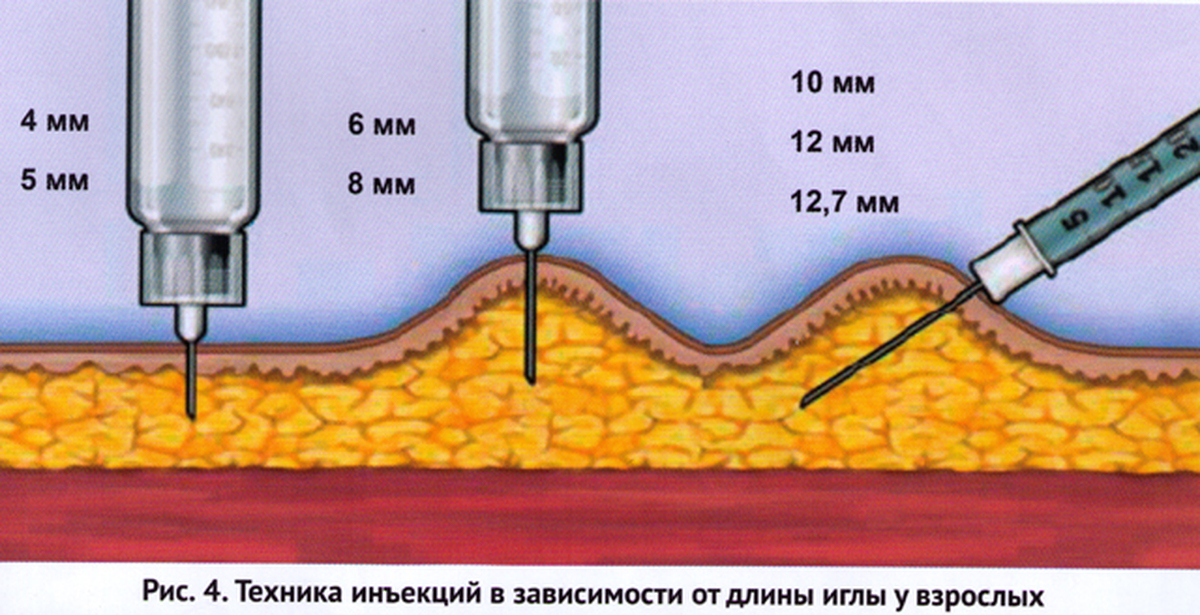


 Провести гигиеническую антисептику рук.
Провести гигиеническую антисептику рук.

 Пальпировать предполагаемое место, чтобы убедиться в отсутствии воспалений или уплотнений.
Пальпировать предполагаемое место, чтобы убедиться в отсутствии воспалений или уплотнений.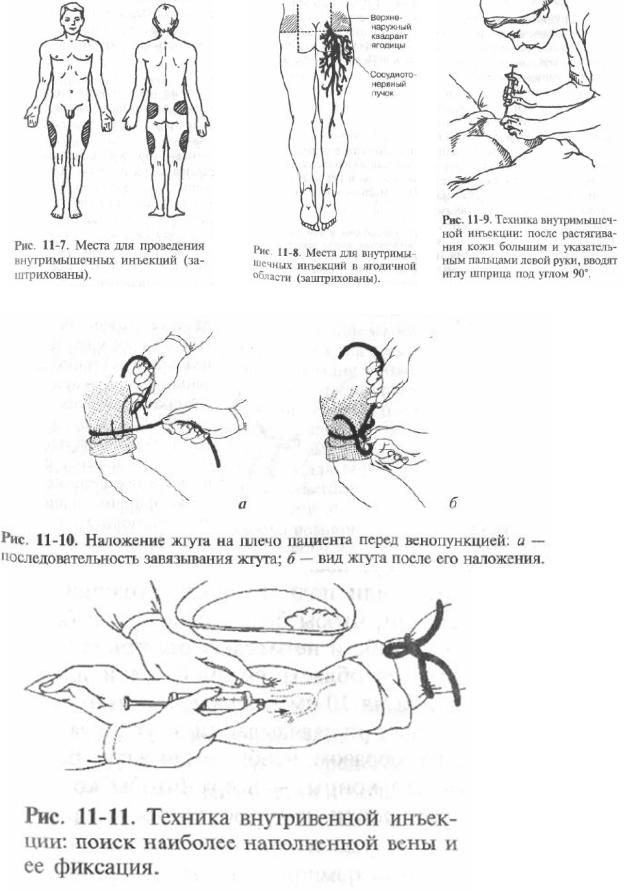 Шприц расположить перпендикулярно коже и ввести его быстрым движением, на две трети его иглы.
Шприц расположить перпендикулярно коже и ввести его быстрым движением, на две трети его иглы.