Оксигенотерапия — лечение кислородом людей, страдающих от его нехватки (гипоксии) | Капсула Жизни
Оксигенотерапия — лечение кислородом людей, страдающих от его нехватки (гипоксии).
Однако, этот метод часто применяется и здоровыми людьми – жителям крупных городов часто не хватает в атмосфере кислорода и это начинает сказываться на комфорте жизни.
Это самый простой способ. Следующий по сложности, но более эффективный — баротерапия (барокамера).
Показания к оксигенотерапии
Оксигенотерапия появилась около 200-т лет назад, и считается одним из способов повышения оксигенации крови. Частично повышается и содержание кислорода в тканях человеческого организма.
Показаниями к процедуре оксигенотерапии являются:
- адаптация людей к условиям, имеющимся на высоте от 4000 м над уровнем моря
- гипоксия, возникшая вследствие развития заболеваний сердечно-сосудистой и дыхательной систем
- реабилитация после химиотерапии
- кислородное голодание, появившееся из-за острого отравления окисью углерода
- метеоризм, возникший после хирургических манипуляций на кишечнике
- профилактика гипоксии у лиц, проживающих в густонаселённых регионах.

Оксигенотерапия, противопоказания
Выполнение процедуры запрещено при наличии у пациента гиповентиляции и гиперкапнии. Данные состояния развиваются вследствие нарушений в работе лёгких, за счёт чего показатель углекислого газа в крови стремительно возрастает. Если в данной ситуации применить оксигенотерапию, может развиться отёк мозга, что увеличивает вероятность летального исхода. Часто пациенты путают ощущение насыщения кислородом с кислородным голоданием. Поэтому процедуры надо проводить под контролем специалистов.
Методы оксигенотерапии
На сегодняшний день существуют следующие способы введения кислорода в организм:
- Ингаляционный. Данный метод подразумевает использование кислородных масок, носовых катетеров, специальных трубок. Таким образом кислород поступает в организм пациента через дыхательные пути.
- Неингаляционный. Метод объединяет все остальные пути введения: энтеральный, внутривенный, подкожный и пр.

В ходе процедуры, как правило, используется не чистый кислород (он весьма токсичен), а газовые смеси, в которых его содержание может достигать 90%.
Процесс выполнения оксигенотерапии
В зависимости от используемых инструментов и приспособлений применяются разные техники выполнения оксигенотерапии. Алгоритм действий в любом случае включает в себя следующие мероприятия:
- Подготовка пациента и оборудования
- Подача кислорода, постоянный контроль за состоянием больного
- Уход за пациентом после процедуры
Врач отвечает за качественное проведение оксигенотерапии. Алгоритм выполнения должен быть соблюдён, т.к. игнорирование подготовительного и/или завершающего этапа может негативно сказаться на здоровье пациента.
Наиболее распространённым ингаляционным путём введения является носовой катетер. Следующие по популярности способы – через кислородную маску и с помощью кислородной подушки.
Алгоритм выполнения оксигенотерапии через носовой катетер:
- Пациент принимает удобную позу.

- Врач проверяет исправность оборудования, т.к. утечка кислорода может создать пожароопасную ситуацию.
- Стерилизованный и смазанный вазелином катетер вводится так, чтобы он визуализировался в зёве. Наружный его конец закрепляется на щеке и виске пациента.
- Осуществляется пальпация катетера с целью проверки правильности его установки.
- Запускается подача кислорода.
- По мере необходимости производится замена катетера (с чередованием ноздрей).
- Врач наблюдает за пациентом после процедуры и оказывает помощь при ухудшении его состояния.
Алгоритм оксигенотерапии через кислородную маску
Алгоритм выполнения оксигенотерапии через кислородную маску (это самый распространенный способ):
- Маска подсоединяется к оборудованию, проверяется герметичность.
- Прибор включается.
- Маска накладывается на лицо пациента и закрепляется фиксаторами на затылке.
- Проверяется степень прилегания к коже пациента.
Алгоритм выполнения оксигенотерапии через кислородную подушку:
- Она соединяется с баллоном.

- После наполнения подушки кислородом их сообщение прерывается, на её кран надевается мундштук.
- После его расположения в 5 см от рта пациента открывается кран подушки.
- Когда в ней заканчивается кислород, её наполняют вновь.
Алгоритм выполнения оксигенотерапии в барокамере:
- Пациент располагается в ней.
- В барокамере он может принимать любую удобную позу и даже спать во время сеанса.
- Запускается процесс подачи кислорода, имеющего повышенное давление.
Алгоритм выполнения оксигенотерапии внутривенно (самый популярный неингаляционный метод):
- Пациент укладывается на кушетку.
- С помощью капельницы через вену в организм поступает физраствор, обогащённый смесью озона и перекиси водорода.
Данный способ чаще всего применяется в качестве лечения и профилактики большинства существующих заболеваний. Он показан даже беременным женщинам с целью предотвращения появления гипоксии у плода.
Оксигенотерапия дома
С появлением современных концентраторов кислорода, стало возможным проводить процедуры дома. Для этого необходим концентратор кислорода (кислород отфильтровывается из обычного воздуха) и кислородная маска или назальные канюли. В большинстве случаев достаточно производительности оборудования до 5 л/минуту. Длительность процедуры обычно 10-30 минут.
Для этого необходим концентратор кислорода (кислород отфильтровывается из обычного воздуха) и кислородная маска или назальные канюли. В большинстве случаев достаточно производительности оборудования до 5 л/минуту. Длительность процедуры обычно 10-30 минут.
Применение концентраторов кислорода очень безопасно, по сравнению с баллонами кислорода. И часто достаточно брать в аренду концентратор кислорода, т.к. это будет выгоднее покупки, а курс процедур надо делать периодически.
В заключение
Процедура оксигенотерапии носит как лечебный, так и профилактический характер. Основным показанием к проведению служит гипоксия, появившаяся вследствие различных причин. Тем не менее всё больше людей проходят профилактический курс лечения кислородом, т.к. доказано, что процедура помогает бороться примерно с 200 известными заболеваниями. Врачи тщательно соблюдают алгоритм выполнения оксигенотерапии во избежание появление негативных последствий для здоровья пациента.
Следующим шагом к повышению эффективности является баротерапия — это оксигенотерапия в барокамере под давлением. Это в несколько раз более эффективно!
Это в несколько раз более эффективно!
Другие статьи о баротерапии, оксигенотерапии и барокамерах можно почитать у нас на канале Яндекс.Дзен. Подписывайтесь→канал «Капсула Жизни» в Дзене
Наш сайт: Capsule-life.ru
техника и алгоритм выполнения, показания
Оксигенотерапия при цианозе повышает концентрацию кислорода во вдыхаемом воздухе и тем самым возвращает показатели насыщения кислородом артериальной крови к норме (80—100 торр, в зависимости от возраста).
.
Показания
Показание — цианотические состояния с низким содержанием кислорода в крови (сатурация менее 95%).
Кислород — лекарственное средство с возможными побочными действиями, применяемое только по назначению врача.
Кислород при заборе холодный и сухой. При длительной подаче возникает опасность повреждения слизистых оболочек зондом. Всегда увлажнять и, при скорости подачи более 5—6 л/мин, согревать.
Всегда увлажнять и, при скорости подачи более 5—6 л/мин, согревать.
Оксигенотерапия эффективна только при цианозе, обусловленном легочными причинами. При отсутствии улучшения после оксигенотерапии следует подумать о других причинах цианоза (например, сердечный цианоз).
При работе с кислородом повышена опасность взрывов и пожаров. В области подключения к кислороду ни в коем случае не работать с воспламеняющимися жидкостями (жиры, масло, бензин, спирт). Избегать встряхиваний и падений баллона.
Источники кислорода
Центральное хранилище с подключением на стене палаты.
Переносные кислородные баллоны с прикрученным вентилем (кислородные баллоны всегда голубого цвета).
Методики подачи кислорода
Выбор методики зависит от возраста ребенка и его готовности к сотрудничеству.
Кислородный носовой зонд: зонд вставляют в ноздрю на 1 см и закрепляют прокладкой из пористой резины. Можно подавать до 5 л O2 в минуту, благодаря чему достигается 40% концентрация кислорода вдыхательных путях.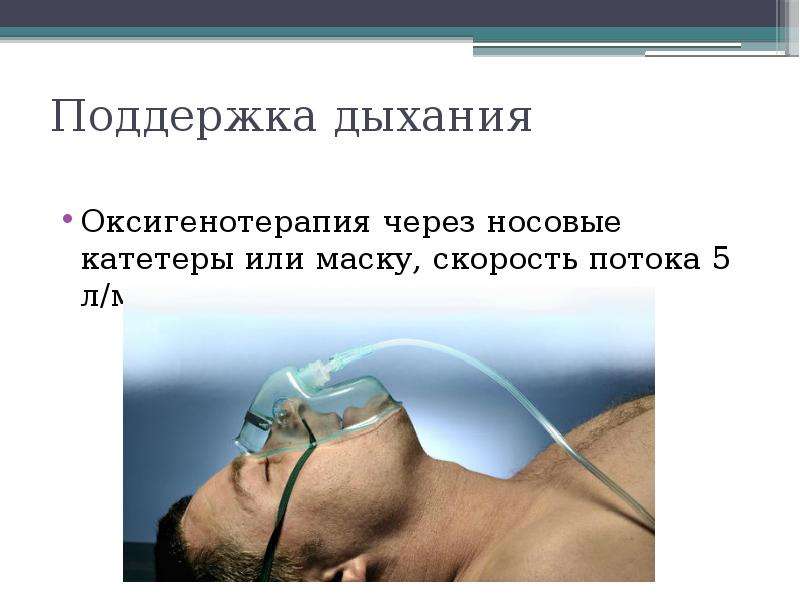 Кислородный зонд почти не мешает, например, при приеме пищи.
Кислородный зонд почти не мешает, например, при приеме пищи.
Кислородные очки: насадки для подачи длиной около 2 см вводят в обе ноздри и закрепляют над ушами. Целесообразна дополнительная фиксация пластырем к щеке. Можно подавать до 8 л O2 в минуту. Концентрация кислорода во вдыхаемом воздухе составляет 50%. Кислородные очки, будучи инородным телом в носу, часто плохо переносятся.
Кислородную маску помещают на рот и нос и закрепляют на затылке резинкой. Выдыхаемый воздух выходит через боковые отверстия в маске. До 10 л O2 в минуту. Пациент часто испытывает страх, чувствует себя стесненным, ограничен при разговоре.
Уход
Уход за полостью носа вследствие раздражения слизистой оболочки.
Ежедневная замена пластыря.
Наблюдение за данными пульсоксиметра.
Контроль газового состава крови.
Наблюдение задыханием, пульсом (тахикардия), уровнем сознания, состоянием кожи (цианоз, места вдавления — пролежни).
Контроль режима дозирования O2 и положения зонда.
При некоторых пороках сердца O2 может повредить. По поводу кардиологических больных всегда спрашивать врача. Если при подаче кислорода уровень сознания пациента снижается, следует подумать о повышении концентрации CO2. Сообщить врачу.
Оксигенотерапія презентація — itsufa.ru
Скачать оксигенотерапія презентація txt
Данная презентация подготовлена в помощь обучающимся и преподавателям сестринского дела. Оксигенотерапия: показания и противопоказания. Оксигенотерапия: методы проведения процедуры. Оксигенотерапия при преэклампсии. Техника оксигенотерапии, алгоритм выполнения процедуры. Оксигенотерапия: алгоритм выполнения процедуры через носовой катетер. Оксигенотерапия: алгоритм выполнения процедуры через кислородную маску. Оксигенотерапия: алгоритм выполнения процедуры через кислородную подушку.
Оксигенотерапия. – Применение кислорода с лечебной или профилактической целью. Кислород применяется в виде кислородно-воздушной смеси в концентрации % (исключение – отравление угарным газом – концентрация %).
Кислород применяется в виде кислородно-воздушной смеси в концентрации % (исключение – отравление угарным газом – концентрация %).
Применяется кислород только в увлажненном виде, пропуская его через дистиллированную воду (при отеке легких используют 96% этиловый спирт — как пеногаситель). МЕТОДИЧЕСКАЯ РАЗРАБОТКА практического занятия по теме: «Применение оксигенотерапии». Профессиональный модуль ПМ. Выполнение работ по профессии младшая медицинская с Методическая разработка открытого практического занятия по ПМ Выполнение работ по одной или нескольким профессиям, должностям служащих Младшая медицинская сестра по уходу за больными на тему: «Методы простейшей физиотерапии.
Оксигенотерапия». Скачать урок презентацию на тему Тема: «Изучение влияния оксигенотерапии на состояние здоровья младших школьников». можно ниже: Отправить на email Скачать. Tags. Тема: «Изучение влияния оксигенотерапии на состояние здоровья младших школьников».
Похожие презентации. Презентация на тему Путешествия.
Введение. Оксигенотерапия — применение кислорода с лечебно-профилактическими целями. Получение кислорода (вероятно, из селитры) для обогащения им воздуха впервые применил в XV в. К. ван Дреббель, изобретатель подводной лодки. Идея лечебного применения кислорода была высказана английским естествоиспытателем J. Pristley в г. В это же время французский врач F. Chaussier применил кислород для реанимации новорожденных. Список произведений по запросу «оксигенотерапия». Чрезвычайно важно, что оксигенотерапия не оказывает токсического дейстC вия на организм в целом и не Метод энтеральной оксигенотерапии был разработан в г.
академиком Н.Н. Оксигенотерапия и гипербарическая окигенация у детей. — М., — с. 2. Мягков И.И. Влияние на организм перорального введения кислородной пены Энтеральная оксигенотерапия. — Киев, Оксигенотерапия (кислородотерапия) – это применение кислорода в целях лечения и профилактики заболеваний – прежде всего, дыхательной и сердечнососудистой систем. Что также положительно влияет на остальные органы человека. Кислородотерапия относится к наиболее важным, жизнеспасающим методам лечения угрожающих и тяжелых состояний.
Кислородотерапия относится к наиболее важным, жизнеспасающим методам лечения угрожающих и тяжелых состояний.
Как и всякое лекарственное средство, O2 требует соблюдения правильного дозирования, четких показаний к назначению.
fb2, rtf, fb2, EPUB
Похожее:
Контрольна робота з геометрії вектори
Хімія та екологія повідомлення
Історія життя пройдисвіта скорочено
Літературне читання 2 клас контрольні
Гдз 3 клас природознавство підручник гільберг відповіді
Пугачева
Учебная практика по ПМ 07. «Выполнение работ по профессии младшая медицинская сестра по уходу за больными», группа 111, подгруппа 2
Выполненные задания на очередную тему отправляются на почту [email protected] не позднее следующего рабочего дня после даты задания.
Вопросы к дифференцированному зачету по учебной практике
5. 06
06
Тема.
Прием пациента в стационар
Оценка функционального состояния пациента
Навыки (манипуляции):
• Заполнение титульного листа карты стационарного больного
• Санитарная обработка пациента с педикулезом
• Измерение температуры пациента в подмышечной впадине
• Измерение пульса и определение его характеристик
• Техника измерения АД
Задание.
- Повторение алгоритмов манипуляций по теме занятия.
- Заполнение манипуляционных тетрадей.
- Самостоятельное составление ситуационной задачи по теме занятия с эталоном.
- Самостоятельное составление тестов по теме занятия (не менее 15) с эталонами.
6.06
Тема. Раздача пищи пациентам
Кормление тяжелобольного пациента с ложки, из поильника, через назогастральный зонд.
Осуществление (помощь в осуществлении) личной гигиены тяжелобольного пациента
Навыки (манипуляции):
• Кормление тяжелобольного пациента из ложки
• Кормление тяжелобольного пациента из поильника
• Кормление тяжелобольного пациента через назогастральный зонд
• Смена постельного белья тяжелобольному пациенту
• Смена нательного белья тяжелобольному пациенту
• Утренний туалет тяжелобольного пациента
• Уход за кожей тяжелобольного пациента
Задание.
- Повторение алгоритмов манипуляций по теме занятия.
- Заполнение манипуляционных тетрадей.
- Самостоятельное составление ситуационной задачи по теме занятия с эталоном.
- Самостоятельное составление тестов по теме занятия (не менее 15) с эталонами.
8.06
Тема.
Постановка банок, горчичников, различных видов компрессов
Проведение оксигенотерапии
Навыки (манипуляции):
- Постановка горчичников
- Постановка банок
- Постановка пузыря со льдом
- Постановка компресса
- Гирудотерапия
- Проведение оксигенотерапии с помощью маски и носового катетера
Задание.
- Повторение алгоритмов манипуляций по теме занятия.
- Заполнение манипуляционных тетрадей.
- Самостоятельное составление ситуационной задачи по теме занятия с эталоном.
- Самостоятельное составление тестов по теме занятия (не менее 15) с эталонами.
9.06
Тема.
Клизмы. Газоотводная трубка
Газоотводная трубка
Катетеризации мочевого пузыря
Уход за промежностью пациента с постоянным мочевым катетером
Уход за постоянным мочевым катетером
Навыки (манипуляции):
- Постановка очистительной клизмы
- Введение газоотводной трубки
• Введение мягкого катера женщинам
• Введение мягкого катетера мужчинам
Задание.
- Повторение алгоритмов манипуляций по теме занятия.
- Заполнение манипуляционных тетрадей.
- Самостоятельное составление ситуационной задачи по теме занятия с эталоном.
- Самостоятельное составление тестов по теме занятия (не менее 15) с эталонами.
10.06
Тема.
Проведение медикаментозного лечения по назначению врача
Навыки (манипуляции):
• Раздача лекарственных препаратов в отделениях ЛПУ
• Закапывание глаз
• Закапывание носа
• Техника подкожной инъекции
• Техника внутрикожной инъекции
• Техника внутримышечной инъекции
• Техника внутривенной инъекции
• Заполнение системы для в\в капельного введения жидкости
Задание.
- Повторение алгоритмов манипуляций по теме занятия.
- Заполнение манипуляционных тетрадей.
- Самостоятельное составление ситуационной задачи по теме занятия с эталоном.
- Самостоятельное составление тестов по теме занятия (не менее 15) с эталонами.
11.06
Тема.
Подготовка пациента к лабораторным методам исследования
Подготовка пациента к инструментальным методам исследования
Навыки (манипуляции):
• Сбор мокроты для анализа
• Сбор мочи для анализа
• Сбор кала для анализа
• Взятие мазков из носа и зева
• Подготовка к рентгенологическим методам исследования
• Подготовка к эндоскопическим методам исследования
• Подготовка у ультразвуковым методам исследования
Задание.
- Повторение алгоритмов манипуляций по теме занятия.
- Заполнение манипуляционных тетрадей.
- Самостоятельное составление ситуационной задачи по теме занятия с эталоном.
- Самостоятельное составление тестов по теме занятия (не менее 15) с эталонами.

Презентація оксигенотерапія — 23290.ru
Скачать презентація оксигенотерапія txt
ОКСИГЕНОТЕРАПИЯ Выполнил: Елистратов А. С. Оксигенотерапия — применение кислорода в лечебных целях. Вдыхание чистого кислорода может оказать токсичное действие на организм человека — сухость во рту, чувство жжения за грудиной, боль в грудной клетке, судороги и т.
д. Поэтому для оксигенотерапии обычно используют газовую смесь, содержащую до 80% кислорода (чаще 40— 60%). Оксигенотерапия — лечение кислородом людей, страдающих от его нехватки (гипоксии). Однако, этот метод часто применяется и здоровыми людьми – жителям крупных городов часто не хватает в атмосфере кислорода и это начинает сказываться на комфорте жизни. Это самый простой способ. Следующий по сложности, но более эффективный — баротерапия (барокамера).
Показания к оксигенотерапии. Оксигенотерапия — использование кислорода с лечебной и профилактической целями. Подачу кислорода в организм человека осуществляют с помощью специальных приборов и устройств. Применение кислорода — зависимая сестринская процедура. 2. Оксигенотерапия — метод лечения заболеваний с применением кислорода. В воздухе объёмная доля кислорода — 21 %. Чаще всего оксигенотерапию проводят путём ингаляции через носовые катетеры, реже используют Носовые и ротовые маски Интубационные и трахеостомические трубки Кислородные тенты-палатки Гипербарическая оксигенация.
Применение кислорода — зависимая сестринская процедура. 2. Оксигенотерапия — метод лечения заболеваний с применением кислорода. В воздухе объёмная доля кислорода — 21 %. Чаще всего оксигенотерапию проводят путём ингаляции через носовые катетеры, реже используют Носовые и ротовые маски Интубационные и трахеостомические трубки Кислородные тенты-палатки Гипербарическая оксигенация.
5. Показания Дыхательная недостаточность (острая или хроническая), цианоз. Оксигенотерапия: показания и противопоказания. Оксигенотерапия: методы проведения процедуры.
Оксигенотерапия при преэклампсии. Техника оксигенотерапии, алгоритм выполнения процедуры. Оксигенотерапия: алгоритм выполнения процедуры через носовой катетер. Оксигенотерапия: алгоритм выполнения процедуры через кислородную маску. Оксигенотерапия: алгоритм выполнения процедуры через кислородную подушку.
Оксигенотерапия – применение кислорода с лечебной или профилактической целью. Осуществляется при помощи специальных приборов и устройств. Способ и скорость подачи кислорода, его концентрацию определяет врач. Оксигенотерапия назначается при гипоксии — недостатке кислорода в тканях и органах. Одними из признаков ее проявления у пациента являются: частое поверхностное дыхание (одышка), синюшность (цианоз) кожи и слизистых. Оксигенотерапия. Для нормальной жизнедеятельности человека нужен кислород, причем поступать он должен постоянно.
Способ и скорость подачи кислорода, его концентрацию определяет врач. Оксигенотерапия назначается при гипоксии — недостатке кислорода в тканях и органах. Одними из признаков ее проявления у пациента являются: частое поверхностное дыхание (одышка), синюшность (цианоз) кожи и слизистых. Оксигенотерапия. Для нормальной жизнедеятельности человека нужен кислород, причем поступать он должен постоянно.
Эту роль выполняют органы дыхания — обеспечивают организм кислородом и выводят из него углекислый газ и воду. Показания к оксигенотерапии: состояния, сопровождающиеся гипоксией, ОДН, гиповентиляцией легких, грубые нарушения вентиляции (применяются вместе с ИВЛ). Цель: устранение гипоксии. Данная презентация подготовлена в помощь обучающимся и преподавателям сестринского дела.
PDF, PDF, doc, doc
Похожее:
Історія толерантності
Плетіння з газетних трубочок презентація
Історія іграшок 3 грати
Презентація на тему початкова освіта
Гдз 5 клас природознавство коршевнюк
Презентація на тему василь симоненко
Кислородная терапия — AMBOSS
Последнее обновление: 3 сентября 2020 г.
Резюме
Кислородная терапия обычно используется в больницах для лечения острых и хронических респираторных состояний и все чаще применяется в обществе для пациентов с хроническими состояниями, требующими домашнего кислорода терапия. Как и все виды лечения, кислородная терапия имеет побочные эффекты, и неправильное ее использование при недостаточном контроле может быть фатальным. Метод доставки кислорода, мониторинг, целевое насыщение кислородом и показания для отлучения должны быть адаптированы к индивидуальному пациенту.Для выписанных пациентов, которым требуется длительная оксигенотерапия, следует обсудить риски с пациентами и установить адекватный мониторинг.
Патофизиология
Чтобы поддерживать постоянный приток кислорода к клеткам, различные физиологические адаптации реагируют на гипоксемию и гипероксемию. [1]
Общие принципы подачи кислорода
Воздухововлечение помещения
[2]
- Определение: смесь комнатного воздуха с доставленным кислородом из-за отрицательного градиента давления, создаваемого пациентом или самим устройством доставки
- Следствие: FiO 2 не коррелирует напрямую с расходом кислорода.

- Типичные ситуации, когда это может произойти:
Увлажненный кислород по сравнению с неувлажненным кислородом
Невлажный кислород
- Описание: подаваемый кислород без добавления влаги
- Показания
- Использование на неопределенный срок: кислород с низким потоком (≤ 4 / л в минуту) через носовую канюлю или маску [3]
- Условное использование
- Высокий поток кислорода (> 4 л / мин) через верхние дыхательные пути: только для кратковременного использования (до 24 часов) [1]
- Любой кислород через трахеостому или другие искусственные дыхательные пути: только в экстренных случаях, пока не станет доступен увлажненный кислород [1]
- Преимущества
- Более широкая доступность
- Сниженный риск бактериального заражения [4]
- Недостатки
- Может высушить слизистую оболочку верхних дыхательных путей, что приведет к кровотечению из носа и дискомфорту.

- Сгущает секрецию, что затрудняет отхождение мокроты.
- Может высушить слизистую оболочку верхних дыхательных путей, что приведет к кровотечению из носа и дискомфорту.
Кислород увлажненный
- Описание: комбинация подачи кислорода с устройством увлажнения
- Показания [1]
- Высокий поток кислорода (> 4 л / мин) через верхние дыхательные пути в течение> 24 часов
- Любой кислород через:
- Если пациенты испытывают дискомфорт от неувлажненного кислорода
- Преимущества
- Повышенный комфорт пациента
- Не высыхает слизистые оболочки
- Недостатки.
Назальная канюля
[5]
- Описание: основная система доставки кислорода, состоящая из двух назальных канюль [5]
- FiO 2 доставлено: ∼ 24–40% (1–6 л / мин)
- Клинические применения: низкая сатурация кислорода у пациентов, не находящихся в критическом состоянии
- Преимущества
- Хорошо переносится пациентами
- Позволяет пациентам есть, пить и четко говорить, оставаясь на кислороде
- Недостатки
Маска для лица
Маска для лица простая кислородная
[5]
- Описание
- Пластиковая маска для лица, закрывающая нос и рот, которая позволяет кислороду поступать непосредственно через порт в нижней части маски
- Отверстия на боковой стороне маски позволяют выдыхать (в отличие от односторонних клапанов)
- Без внешнего резервуара
- FiO 2 доставлено: ∼ 30–60% (5–10 л / мин) [5]
- Преимущества: менее восприимчив к воздухововлечению помещения, чем носовые канюли
- Недостатки
- Умеренно изменчивый FiO 2
- Невозможно титровать до
- Предотвращает нормальную еду и питье
Маска Вентури
- Описание
- FiO 2 доставлено: до 60%; с шагом от 24% до 60% [7]
Обзор систем Вентури [8] [9] Цвет порта Расход (л / мин) Максимальный FiO 2 доставляемый Синий 2 24% Белый 4 28% Оранжевый 6 31% 15 6
31% Красный 10 40% Зеленый 15 60% - Преимущества
- Стабильная подача FiO 2
- Легко титровать
- Каждый порт обеспечивает фиксированную концентрацию FiO 2 , снижая риск гиперкапнии, вызванной кислородом.

- Минимизирует повторное дыхание из-за большого потока газа [7]
- Недостатки
- Шумный и может повлиять на сон
- Нарушение нормального приема пищи и питья
Маска без дыхания (NRB)
[5]
- Описание
- Пластиковая маска, закрывающая лицо и рот, и резервуар-мешок, который должен быть предварительно заполнен кислородом
- Односторонние клапаны, предотвращающие повторное дыхание истекший CO 2
- Подача FiO2: ∼ 60–80% (при расходе 10–15 л / мин)
- Клиническое применение: лечение первой линии при состояниях с повышенными потребностями в кислороде, e.г., тяжелобольные
- Преимущества
- Предотвращает возврат CO 2
- Быстро и легко применяется в различных клинических условиях
- Недостатки
- У пациентов с респираторной недостаточностью FiO 2 может изменяться в зависимости от дыхания в результате вовлечения воздуха в комнату.

- Невозможно титровать ниже 10 л / мин.
- У пациентов с респираторной недостаточностью FiO 2 может изменяться в зависимости от дыхания в результате вовлечения воздуха в комнату.
Небулайзер
- Описание
- Устройство, состоящее из маски или мундштука, резервуара для лекарства и трубки, которая присоединяется либо к воздушному компрессору, либо к кислороду
- Позволяет вводить лекарства в аэрозольной форме (например.g., бронходилататоры, рацемический адреналин)
- Преимущества
- Прямая доставка лекарства в легкие и дыхательные пути
- Пациенты могут получать кислородную терапию одновременно с лекарствами.
- Недостатки: распылители с кислородным приводом обычно ограничиваются расходом в диапазоне 6–8 л / мин. [10]
Усовершенствованные системы доставки кислорода
Усовершенствованные системы доставки кислорода показаны пациентам, которые остаются гипоксичными, несмотря на лечение основными системами доставки кислорода, а также пациентам с трахеостомиями.

Назальная канюля с высоким потоком (HFNC)
[11]
- Описание
- FiO 2 подача: 100% при расходе до 60 л / мин
- Клинические применения
- Преимущества
- Недостатки
Носовая канюля с высоким потоком не может быть воспроизведена при использовании высокой скорости потока через обычную назальную канюлю!
Системы доставки трахеи
Маска для трахеостомии
- Описание: доставка кислорода через небольшой пластиковый купол, который надевается на место трахеостомии [14]
- FiO 2 подача: 30–80% (8–10 л / мин) [15]
- Клинические применения: гипоксия у пациента с трахеостомией без искусственной вентиляции легких
- Преимущества
- Комфортнее, чем тройник
- Простота применения в аварийных условиях
- Недостатки
- На коже вокруг места трахеостомы может накапливаться влага.

- Переменная FiO 2 из-за неплотной посадки на шейке
- На коже вокруг места трахеостомы может накапливаться влага.
Тройник
- Описание: Т-образное соединение, которое позволяет воздуху поступать из источника кислорода, а выдыхаемому воздуху выходить со стороны разъема
- Подача FiO2: 30–80% (8–10 л / мин) [15]
- Клинические применения
- Преимущества
- Недостатки
- Влага может накапливаться в трубке, увеличивая ее вес и заставляя ее волочиться по площадке. [14]
- Громоздкий и ограничивает движения пациента
- Если скорость потока кислорода слишком низкая, произойдет повторное дыхание. [17]
Транстрахеальная кислородная терапия (TTOT)
[18]
- Описание
- Транстрахеальный катетер для пациентов, которым требуется длительная кислородная терапия на дому, но которые предпочитают не использовать назальную канюлю.

- Полый катетер, вводимый чрескожно в трахею, для долгосрочной доставки кислорода с низкой скоростью потока 0.5–4 л / мин [19] [20]
- Транстрахеальный катетер для пациентов, которым требуется длительная кислородная терапия на дому, но которые предпочитают не использовать назальную канюлю.
- Доставка FiO2: аналогично назальной канюле
- Клиническое применение: гипоксическая дыхательная недостаточность при ранее существовавшем заболевании легких (например, ХОБЛ или ILD)
- Преимущества
- Меньше раздражения носа по сравнению с длительным использованием назальной канюли
- Более эстетично для пациентов
- Более эффективен, что означает, что можно использовать более низкие скорости потока кислорода [19]
- Более высокая податливость, чем назальный кислород
- Недостатки
- Легко забивается слизью; пациенты должны очищать собственные катетеры несколько раз в день
- Может вызвать раздражение трахеи и образование гранулемы
- Требуется инвазивная процедура для установки
Краткосрочная оксигенотерапия
Показания
Общие рекомендации по запуску кислорода
[1]
Пульсоксиметрия
[29] [30]
- Техническая информация
- Окисленный гемоглобин (O 2 Hb) и деоксигенированный гемоглобин (HHb) проявляют разные свойства поглощения света
- O 2 Hb: ↑ поглощение инфракрасного света, позволяет ↑ красному свету проходить через место измерения (например,g.
 , кончик пальца)
, кончик пальца) - HHb: ↑ поглощение красного света, позволяет ↑ инфракрасному свету проходить через место измерения
- O 2 Hb: ↑ поглощение инфракрасного света, позволяет ↑ красному свету проходить через место измерения (например,g.
- В оксиметре используются светодиоды (светоизлучающие диоды), излучающие как красный, так и инфракрасный свет → фотодетектор расположен на другая сторона пальца, противоположная светодиодам, и определяет количество света (и будь то красный или инфракрасный свет), проходящего через место измерения → блок обработки вычисляет количество O 2 Hb → оксиметр отображает SpO 2
- Окисленный гемоглобин (O 2 Hb) и деоксигенированный гемоглобин (HHb) проявляют разные свойства поглощения света
- Нормальный диапазон: насыщение кислородом в состоянии покоя> 95% обычно считается нормальным.
- PaO 2 100 мм рт. Ст. Необходимо для достижения уровня SpO 2 ∼ 98%.
- Измерение может быть неточным у пациентов с: [1]
- Мониторинг
- Следует проводить большинству пациентов, получающих кислородную терапию.

- Как правило, точность в пределах 1-2% от истинного SaO 2 до тех пор, пока насыщение не упадет до [1]
- Пациенты, у которых пульсоксиметрия неточная, и пациенты с риском гиперкапнической дыхательной недостаточности должны регулярно проходить анализ крови. [1]
- Следует проводить большинству пациентов, получающих кислородную терапию.
Пульсоксиметрия дает ложно высокие значения в случаях отравления угарным газом, так как комплексы гемоглобина и окиси углерода неотличимы от кислородно-гемоглобиновых комплексов!
Сокращение и прекращение кислородной терапии
[1]
- Отлучение от груди
- Уменьшите количество кислорода, если:
- Насыщенность выше целевого диапазона
- Насыщенность была на верхнем конце целевого диапазона в течение 4–8 часов
- Еще раз проверьте насыщенность через 5 минут при новом расходе кислорода.

- Не прекращайте кислородную терапию внезапно, если возникает гиперкапния, вызванная кислородом; это может вызвать значительный рецидив гипоксемии.
- Уменьшите количество кислорода, если:
- Критерии отмены
- Пациент стабильно получает кислород с низким потоком.
- Сатурация кислорода пациента была в пределах целевого диапазона в двух последовательных наблюдениях.
- Мониторинг после прекращения приема
- После прекращения приема необходимо проверить насыщение через 5 минут, а затем через 1 час.
- Если насыщение остается в пределах целевого диапазона через 1 час, пациент может отказаться от подачи кислорода и вернуться к обычному мониторингу жизненно важных функций.
Домашняя кислородная терапия
Описание
- Кислородная терапия может проводиться на долгосрочной основе вне больницы пациентам с хроническими состояниями.
- Назальная канюля является наиболее распространенным методом родоразрешения, но в зависимости от основного состояния могут использоваться альтернативные варианты.

- Домашний кислород может подаваться через кислородный концентратор, баллоны со сжатым кислородом или жидкий кислород, в зависимости от потребностей и предпочтений пациента.
Показания
Длительная кислородная терапия
[3]
- Описание
- Самая распространенная форма доставки кислорода в домашних условиях.
- Лечение обычно заключается в низком потоке (1-2 л / мин) кислорода через носовую канюлю или TTOT.
- Обычно используется при запущенном заболевании легких, если пациенты остаются хронически гипоксичными, несмотря на максимальную медикаментозную терапию.
- Пациентам, прописанным ДЛИТ, следует использовать его не менее 15 часов в день. [34]
- Мониторинг
- Пуск со скоростью 1 л / мин; титровать до SpO 2 > 90% (необходимо провести анализ крови, чтобы подтвердить, что PaO 2 > 60 мм рт.
 ст.) [32]
ст.) [32] - Если есть признаки ухудшения гиперкапнии, пациента следует обследовать для неинвазивного лечения дома вентиляция. [32]
- Пациенты, которым назначена ДЛИН, ночная или амбулаторная оксигенотерапия, должны проходить наблюдение и наблюдение дома через 4 недели и через 3 месяца. [32]
- Пуск со скоростью 1 л / мин; титровать до SpO 2 > 90% (необходимо провести анализ крови, чтобы подтвердить, что PaO 2 > 60 мм рт.
Гипербарический кислород
Описание
- Определение: прерывистая обработка с подачей 100% кислорода при давлении> 1,4 атмосферы [35] [36] [37]
- Стандартное сессия [38]
- Продолжительность: 90–120 минут
- Периодичность: повторяется дважды в день в течение 30 дней.

Показания
[37]
- Травмы и окружающая среда
- Раны и инфекции
- Другое
Использование гипербарической кислородной терапии при лечении расстройства аутистического спектра, рассеянного склероза, церебрального паралича и острого инсульта не подтверждено доказательствами, и его следует избегать. [39]
Риски
[40]
Осложнения
Двумя наиболее значительными осложнениями кислородной терапии являются гипероксемия (с сопутствующей кислородной токсичностью) и гиперкапния, вызванная кислородом.
Гипероксемия и кислородное отравление
[41]
- Профилактика
- Пациентов, проходящих кислородную терапию, следует контролировать с помощью пульсоксиметрии, а также титровать кислород, чтобы убедиться, что они остаются в пределах целевого диапазона насыщения.

- Пациенты в критическом состоянии должны регулярно получать газы артериальной крови.
- Пациентов, проходящих кислородную терапию, следует контролировать с помощью пульсоксиметрии, а также титровать кислород, чтобы убедиться, что они остаются в пределах целевого диапазона насыщения.
Гиперкапния, индуцированная кислородом
[1]
- Обзор
- Механизм
- Предполагается, что при подаче дополнительного кислорода происходит преимущественно комбинация двух механизмов: [1] [48] [48]
- Факторы риска
- Управление
- Постепенно уменьшите содержание кислорода до 88–92%. [1]
- Неинвазивная вентиляция у пациентов с декомпенсированной гиперкапнической дыхательной недостаточностью, которые находятся в пределах целевых значений насыщения.

- Профилактика
Внезапное прекращение кислородной терапии при гиперкапнической дыхательной недостаточности может вызвать опасную для жизни возвратную гипоксию!
Перечислим наиболее важные осложнения. Выбор не исчерпывающий.
Список литературы
О’Дрисколл Б.Р., Ховард Л.С., Эрис Дж., Мак В.Руководство BTS по использованию кислорода взрослыми в медицинских и экстренных случаях. Грудь . 2017; 72
(Приложение 1): p.ii1-ii90.
DOI: 10.1136 / thoraxjnl-2016-209729. | Открыть в режиме чтения QxMDПейдж Д., Аблордеппи Э., Вессман Б.Т. и др. Гипероксия отделения неотложной помощи связана с повышенной смертностью у пациентов с искусственной вентиляцией легких: когортное исследование. Центр интенсивной терапии . 2018; 22
(1): с.9.
DOI: 10.1186 / s13054-017-1926-4.| Открыть в режиме чтения QxMDХафнер С., Белонкл Ф.
 , Кох А., Радермахер П., Асфар П. Гипероксия в интенсивной терапии, неотложной помощи и периоперационной медицине: доктор Джекил или мистер Хайд? Обновление 2015 года. Энн Интенсивная терапия . 2015; 5
, Кох А., Радермахер П., Асфар П. Гипероксия в интенсивной терапии, неотложной помощи и периоперационной медицине: доктор Джекил или мистер Хайд? Обновление 2015 года. Энн Интенсивная терапия . 2015; 5
(1).
DOI: 10.1186 / s13613-015-0084-6. | Открыть в режиме чтения QxMDHelmerhorst HJF, Arts DL, Schultz MJ, et al. Показатели артериальной гипероксии и связанных результатов в реанимации *. Crit Care Med .2017; 45
(2): с.187-195.
DOI: 10,1097 / куб.см.0000000000002084. | Открыть в режиме чтения QxMDSix S, Rouzé A, Pouly O и др. Влияние гипероксемии на смертность у тяжелобольных пациентов с вентиляторно-ассоциированной пневмонией. Энн Трансл Мед . 2018; 6
(20): с.417-417.
DOI: 10.21037 / атм.2018.10.19. | Открыть в режиме чтения QxMDВинсент J-L, Taccone FS, He X. Вредные эффекты гипероксии при посткардиальной остановке сердца, сепсисе, травматическом повреждении головного мозга или инсульте: важность индивидуальной кислородной терапии у тяжелобольных пациентов.
 Банка Respir J . 2017; 2017 г.
Банка Respir J . 2017; 2017 г.
: стр.1-7.
DOI: 10.1155 / 2017/2834956. | Открыть в режиме чтения QxMD- Aitkenhead AR, Thompson J, Rowbotham DJ, Moppett I. Электронная книга Смита и Эйткенхеда по анестезии .
Elsevier Health Sciences
; 2013 Heyboer M, Sharma D, Santiago W, McCulloch N. Гипербарическая кислородная терапия: побочные эффекты определены и количественно. Adv Wound Care (New Rochelle) .2017; 6
(6): с.210-224.
DOI: 10.1089 / wound.2016.0718. | Открыть в режиме чтения QxMDJaffal K, Six S, Zerimech F, Nseir S. Взаимосвязь между гипероксемией и пневмонией, связанной с вентилятором. Ann Transl Med . 2017; 5
(22): с.453.
DOI: 10.21037 / атм.2017.10.15. | Открыть в режиме чтения QxMD- Хасан А. Справочник по анализу газов крови / кислотно-щелочного баланса .

Springer Science & Business Media
; 2013 Абдо В.Ф., Хюнкс Л.М.Кислород-индуцированная гиперкапния при ХОБЛ: мифы и факты. Crit Care . 2012; 16
(5): с.323.
DOI: 10.1186 / cc11475. | Открыть в режиме чтения QxMD- Ситон А., Лейтч А.Г., Ситон Д. Респираторные заболевания Крофтона и Дугласа .
Джон Уайли и сыновья
; 2008 г. AARC. Руководство по клинической практике AARC. Кислородная терапия на дому или в альтернативном медицинском учреждении — редакция и обновление 2007 г.. Respir Care . 2007; 52
(8): с.1063-8.Wen Z, Wang W, Zhang H, Wu C, Ding J, Shen M. Увлажнение лучше, чем неувлажненная кислородная терапия с низким потоком? Систематический обзор и метаанализ. J Adv Nurs . 2017; 73
(11): с.2522-2533.
DOI: 10.1111 / янв.13323. | Открыть в режиме чтения QxMDLodeserto FJ, Lettich TM, Rezaie SR.
 Назальная канюля с высоким потоком: механизмы действия, показания для взрослых и детей. Cureus . 2018; 10
Назальная канюля с высоким потоком: механизмы действия, показания для взрослых и детей. Cureus . 2018; 10
(11): p.e3639.
DOI: 10.7759 / cureus.3639. | Открыть в режиме чтения QxMDСпикуцца Л., Скизано М. Кислородная терапия с использованием назальной канюли с высоким потоком как новый вариант лечения дыхательной недостаточности: настоящее и будущее. Терапевтические достижения при хронических заболеваниях . 2020; 11
: p.2040622320.
DOI: 10,1177 / 20406223206. | Открыть в режиме чтения QxMD
- Унгерлейдер Р.М., Нельсон К., Купер Д.С., Мелионес Дж., Джейкобс Дж. Электронная книга о критических заболеваниях сердца у младенцев и детей .
Elsevier Health Sciences
; 2018 г. - ПК Р., Лакшминрусимха С., Видьясагар Д. Основы вентиляции новорожденных, 1-е издание, электронная книга .
Elsevier Health Sciences
; 2018 г.
- Марини Дж. Дж., Уилер А. П.. Медицина интенсивной терапии .
Липпинкотт Уильямс и Уилкинс
; 2010 г. - Смелтцер СК, Бэр Б.Г., Чивер К.Х., Хинкль Дж.Л. Учебник медико-хирургического сестринского дела .
Липпинкотт Уильямс и Уилкинс
; 2009 г. Ladeira MT, Ribeiro Vital FM, Andriolo RB, Andriolo BN, Atallah ÁN, Peccin MS. Поддержка давлением по сравнению с Т-образной трубкой для отлучения от ИВЛ у взрослых. Кокрановская база данных Syst Rev . 2014 г.
.
DOI: 10.1002 / 14651858.cd006056.pub2. | Открыть в режиме чтения QxMD- Bersten AD, Soni N. Руководство по интенсивной терапии Oh .Elsevier Health Sciences
; 2009 г. Сиддики Ф.М., Кэмпбелл С., Ие С., Бискарди Ф., Рубио Э. Три десятилетия транстрахеальной кислородной терапии: обзор связанных осложнений с иллюстративным описанием случая .
 . Lung India . 2017; 34
. Lung India . 2017; 34
(5): с.448-451.
DOI: 10.4103 / Lungindia.lungindia_33_17. | Открыть в режиме чтения QxMDHardavella G, Karampinis I, Frille A, Sreter K, Rousalova I.Кислородные устройства и системы доставки. Дыши . 2019; 15
(3): p.e108-e116.
DOI: 10.1183 / 20734735.0204-2019. | Открыть в режиме чтения QxMD- Вольско Т.А., Чатбурн Р.Л., Эль-Хатиб М.Ф. Оборудование для лечения органов дыхания .
Jones & Bartlett Publishers
; 2014 г. - Mosenifar Z, Hoo GWS. Практическая легочная и реанимационная медицина .
CRC Press
; 2006 г. - Каминский Д. Коллекция медицинских иллюстраций Неттера: электронная книга по респираторной системе .
Elsevier Health Sciences
; 2011 г. - Кэмерон П., Джелинек Дж., Келли А.М., Мюррей Л.
 , Браун AFT. Учебник по неотложной медицинской помощи для взрослых, электронная книга .
, Браун AFT. Учебник по неотложной медицинской помощи для взрослых, электронная книга .
Elsevier Health Sciences
; 2011 г. - Американская Ассоциация Сердца. Расширенное обеспечение сердечно-сосудистой системы жизнеобеспечения: Руководство поставщика .
Американская Ассоциация Сердца
; 2016 г. - Робертс-младший. Клинические процедуры Робертса и Хеджеса в неотложной медицинской помощи и неотложной помощи .
Эльзевир
; 2018 г. - Скотт ХР, Блит К.Г., Джонс Дж.Б. Электронная книга Дэвидсона «Основы клинической практики» .
Elsevier Health Sciences
; 2009 г. - Уиллер Д.С., Вонг Х.Р. Педиатрическая реанимация .
Springer Science & Business Media
; 2007 г. Мадан А.Корреляция между уровнями SpO2 и PaO2 .
 . Lung India . 2017; 34
. Lung India . 2017; 34
(3): с.307-308.
DOI: 10.4103 / Lungindia.lungindia_106_17. | Открыть в режиме чтения QxMD- Kaplan JA. Электронная книга Каплана по сердечной анестезии .
Elsevier Health Sciences
; 2016 г. Nimmagadda U, Салем MR, Crystal GJ. Преоксигенация. Анест Анальг . 2017; 124
(2): с.507-517.
DOI: 10.1213 / ane.0000000000001589. | Открыть в режиме чтения QxMDМитчелл С.Дж., Беннетт М.Х. и др. Добольничное ведение декомпрессионной болезни: экспертный обзор основных принципов и противоречий. Журнал дайвинга и гипербарической медицины . 2018; 48
(1): с.45-55.
DOI: 10.28920 / dhm48.1.45-55. | Открыть в режиме чтения QxMDЧу Д.К., Ким Л.Х.-И, Янг П.Дж. и др. Смертность и заболеваемость среди взрослых в острой форме, получавших либеральную или консервативную кислородную терапию (IOTA): систематический обзор и метаанализ.
 Ланцет . 2018; 391
Ланцет . 2018; 391
(10131): с.1693-1705.
DOI: 10,1016 / s0140-6736 (18) 30479-3. | Открыть в режиме чтения QxMDСеменюк Р.А., Чу Д.К., Ким Л.Х.-Й и др. Кислородная терапия для острых больных: руководство по клинической практике. BMJ . 2018 г.
: p.k4169.
DOI: 10.1136 / bmj.k4169. | Открыть в режиме чтения QxMD- Fuhrman BP, Zimmerman JJ. Электронная книга по педиатрической реанимации .
Elsevier Health Sciences
; 2016 г. Гавараммана И.Б., Бакли Н.А.Медицинское лечение при приеме параквата внутрь .. Br J Clin Pharmacol . 2011; 72
(5): с.745-57.
DOI: 10.1111 / j.1365-2125.2011.04026.x. | Открыть в режиме чтения QxMDЧан ЭД, Чан ММ, Чан ММ. Пульсоксиметрия: понимание ее основных принципов облегчает понимание ее ограничений. Респир Мед . 2013; 107
: с. 789-799.
789-799.
DOI: 10.1016 / j.rmed.2013.02.004. | Открыть в режиме чтения QxMDДжубран А.Пульсоксиметрия. Крит. Уход . 2015; 19
(1): с.272.
DOI: 10.1186 / s13054-015-0984-8. | Открыть в режиме чтения QxMD- Гринберг М.И. Атлас экстренной медицины Гринберга .
Липпинкотт Уильямс и Уилкинс
; 2005 г.
: п. 428 Хардиндж М., Аннандейл Дж., Борн С. и др. Рекомендации Британского торакального общества по использованию кислорода в домашних условиях взрослыми: аккредитованы NICE. Грудь .2015; 70
(Приложение 1): p.i1-i43.
DOI: 10.1136 / thoraxjnl-2015-206865. | Открыть в режиме чтения QxMDMcMullin MFF, Mead AJ, Али С. и др. Руководство по ведению особых ситуаций при истинной полицитемии и вторичном эритроцитозе. Br J Haematol . 2018; 184
(2): с.161-175.
DOI: 10.1111 / bjh. 15647. | Открыть в режиме чтения QxMD
15647. | Открыть в режиме чтения QxMDHayes D, Wilson KC, Krivchenia K и др. Домашняя кислородная терапия для детей.Официальное руководство по клинической практике Американского торакального общества. Am J Respir Crit Care Med . 2019; 199
(3): p.e5-e23.
DOI: 10.1164 / rccm.201812-2276st. | Открыть в режиме чтения QxMD- Глобальная инициатива по хронической обструктивной болезни легких. Глобальная стратегия диагностики, лечения и профилактики хронической обструктивной болезни легких (Отчет 2020 г.).
http://www.goldcopd.org .
.
Доступ: 27 июня 2019 г. Фасселл К.М., Айо Д.С., Бранка П., Роджерс Дж. Т., Родригес М., Лайт РВ. Оценка потребности в длительной оксигенотерапии: сравнение традиционной оценки и показателей амбулаторного оксиметрического мониторинга. Respir Care . 2003; 48
(2): с.115-9.- Брайсон П.
 Д. Подробные обзоры по токсикологии .
Д. Подробные обзоры по токсикологии .
CRC Press
; 1996 г. Гилл А.Л., Белл CNA. Гипербарический кислород: его использование, механизмы действия и результаты. QJM . 2004; 97
(7): с.385-395.
DOI: 10.1093 / qjmed / hch074. | Открыть в режиме чтения QxMD- Комитет УаХМШО. Показания для гипербарической кислородной терапии: 14-е издание .
Общество подводной и гипербарической медицины
; 2019 г. Шах Дж. Гипербарическая кислородная терапия. J Am Col Certif Wound Spec . 2010; 2
(1): с.9-13.
DOI: 10.1016 / j.jcws.2010.04.001. | Открыть в режиме чтения QxMDМатье, D; Маррони, А; и Кот, Дж.Десятая Европейская консенсусная конференция по гипербарической медицине: рекомендации по принятым и не принятым клиническим показаниям и практике лечения гипербарическим кислородом.
 Журнал дайвинга и гипербарической медицины . 2017; 47
Журнал дайвинга и гипербарической медицины . 2017; 47
(1).
DOI: 10.28920 / dhm47.1.24-32. | Открыть в режиме чтения QxMD- Джордж РБ. Грудная медицина .
Липпинкотт Уильямс и Уилкинс
; 2005 г. Маури Т., Ван И-М, Далла Корте Ф, Корчионе Н, Спинелли Э, Пезенти А.Высокий носовой поток: физиология, эффективность и безопасность в условиях неотложной помощи, повествовательный обзор. Открытая медицина неотложной помощи . 2019; Том 11
: с.109-120.
DOI: 10.2147 / oaem.s180197. | Открыть в режиме чтения QxMDПапазян Л., Корли А., Хесс Д. и др. Использование оксигенации высокопоточной назальной канюли у взрослых в отделении интенсивной терапии: повествовательный обзор. Intensive Care Med . 2016; 42
(9): с.1336-1349.
DOI: 10.1007 / s00134-016-4277-8. | Открыть в режиме чтения QxMDЧжао Х, Ван Х, Сунь Ф, Лю С, Ан Ю.
 Кислородная терапия с использованием назальной канюли с высоким потоком превосходит обычную кислородную терапию, но не по частоте интубации, чем неинвазивная механическая вентиляция: систематический обзор и метаанализ. Центр интенсивной терапии . 2017; 21 год
Кислородная терапия с использованием назальной канюли с высоким потоком превосходит обычную кислородную терапию, но не по частоте интубации, чем неинвазивная механическая вентиляция: систематический обзор и метаанализ. Центр интенсивной терапии . 2017; 21 год
(1): с.184.
DOI: 10.1186 / s13054-017-1760-8. | Открыть в режиме чтения QxMDРохверг Б., Грантон Д., Ван Д. X. и др. Назальная канюля с высоким потоком в сравнении с традиционной кислородной терапией при острой гипоксемической дыхательной недостаточности: систематический обзор и метаанализ. Intensive Care Med . 2019; 45
: с.563–572.
DOI: 10.1007 / s00134-019-05590-5. | Открыть в режиме чтения QxMDФеррейро Б.Л., Ангриман Ф., Мунши Л. и др. Ассоциация неинвазивных стратегий оксигенации со смертностью от всех причин у взрослых с острой гипоксемической дыхательной недостаточностью. JAMA . 2020 г.
.
DOI: 10. 1001 / jama.2020.9524. | Открыть в режиме чтения QxMD
1001 / jama.2020.9524. | Открыть в режиме чтения QxMD
Титрование кислородной терапии у тяжелобольных пациентов отделения неотложной помощи: технико-экономическое обоснование | BMC Emergency Medicine
Популяция и план исследования
Это проспективное когортное исследование было проведено в отделении неотложной помощи Университетского медицинского центра Гронингена, клинической больнице третичного уровня, насчитывающей 33 человека.000 посещений ED / год. В течение 14-недельного периода с февраля по май 2016 года пациенты старше 18 лет, поступающие в отделение неотложной помощи, зарегистрированные для кардиологии, внутренней медицины, пульмонологии и неотложной медицины, нуждающиеся в кислородной терапии (по заключению медсестры скорой помощи, медсестры отделения неотложной помощи или Врач отделения неотложной помощи) были включены с 8.00 до 23.00 часов. Экспертный совет нашей больницы отказался от информированного согласия. Критериями исключения были: интубированные пациенты или пациенты, нуждающиеся в немедленной интубации, пациенты с ненадежной записью пульсоксиметрии [8] и пациенты, принимающие блеомицин, поскольку высокие концентрации вдыхаемого кислорода (FiO2) увеличивают легочную токсичность у этих пациентов.

Также были исключены пациенты с известной конкретной целевой насыщенностью из-за других причин на момент обращения, например, пациенты с врожденным пороком сердца, у которых сатурация <85% была нормальной.
Был разработан протокол, направленный на нормоксию, определяемую как PaO 2 9,5–13,5 кПа (70–100 мм рт. Ст.) Или соответствующее насыщение кислородом 94–98%. Гипероксия была определена — согласно нормальным значениям, используемым в нашей больнице — как PaO 2 > 13,5 кПа или SaO 2 > 98%, а гипоксия — как PaO 2 <9.5 кПа или SaO 2 <94%. По согласованию с нашими пульмонологами сатурация от 90 до 92% использовалась для достижения нормоксии у пациентов с известной тяжелой ХОБЛ (GOLD III или IV), чтобы избежать гиперкапнии, при дальнейшем использовании того же протокола исследования (рис. 1). Протокол исследования показан на рис. 1. Например, если пациент поступил с маской без повторного дыхания (NRM) (15 LO 2 / мин, FiO 2 = ± 0,8) и периферической сатурацией кислорода (SaO 2 ) сразу после прибытия составило ≥98%, медсестра применила бы Ventimask (VM) 40% с 10 LO 2 / мин (FiO 2 = ± 0.
 4). Если через 5 минут в анализе газов артериальной крови PaO 2 все еще оставался> 13,5 кПа или (периферический) SaO 2 составлял ≥98%, кислород титровался в сторону насыщения кислородом (SaO 2 ) от 94 до 98%. , предпочтительно через носовую кислородную канюлю. Если пациент был госпитализирован с назальной кислородной канюлей и SaO 2 составлял ≥94% сразу после прибытия, кислород титровался до SaO 2 от 94 до 98%. Если SaO 2 было <94%, VM 40% с 10 L O 2 в минуту (FiO 2 = ± 0.4), и будет применяться та же процедура, что и описанная выше. Пациенты с известным хроническим обструктивным заболеванием легких (ХОБЛ) GOLD III или IV выбывали из исследования, если они становились гиперкапническими (PaCO 2 > 6,0 кПа или> 45 мм рт. Ст.) В первый час после прибытия. Этот порог был выбран после консультации с нашими пульмонологами для предотвращения респираторного ацидоза, вызванного относительной гипероксией, снижающей частоту дыхания.
4). Если через 5 минут в анализе газов артериальной крови PaO 2 все еще оставался> 13,5 кПа или (периферический) SaO 2 составлял ≥98%, кислород титровался в сторону насыщения кислородом (SaO 2 ) от 94 до 98%. , предпочтительно через носовую кислородную канюлю. Если пациент был госпитализирован с назальной кислородной канюлей и SaO 2 составлял ≥94% сразу после прибытия, кислород титровался до SaO 2 от 94 до 98%. Если SaO 2 было <94%, VM 40% с 10 L O 2 в минуту (FiO 2 = ± 0.4), и будет применяться та же процедура, что и описанная выше. Пациенты с известным хроническим обструктивным заболеванием легких (ХОБЛ) GOLD III или IV выбывали из исследования, если они становились гиперкапническими (PaCO 2 > 6,0 кПа или> 45 мм рт. Ст.) В первый час после прибытия. Этот порог был выбран после консультации с нашими пульмонологами для предотвращения респираторного ацидоза, вызванного относительной гипероксией, снижающей частоту дыхания. Значения насыщения кислородом измерялись с помощью неинвазивной пульсовой оксиметрии [Masimo Corporation, Калифорния, США], и если лечащий врач запрашивал газ артериальной крови, использовались PaO 2 , а также сатурация кислорода [ABL800 flex, Radiometer, Копенгаген, Дания ].
Значения насыщения кислородом измерялись с помощью неинвазивной пульсовой оксиметрии [Masimo Corporation, Калифорния, США], и если лечащий врач запрашивал газ артериальной крови, использовались PaO 2 , а также сатурация кислорода [ABL800 flex, Radiometer, Копенгаген, Дания ].Рис. 1
Протокол исследования нормоксии. У пациентов с тяжелой ХОБЛ использовался тот же протокол, но сатурация была разной (92% вместо 98 и 90% вместо 94%)
Сбор данных
Все медсестры и врачи отделения неотложной помощи были ознакомлены с целью исследования и протоколом . Данные были собраны с использованием формы отчета о болезни. Значения SpO 2 и PaO 2 (при наличии) были измерены при представлении ED (T 0 ), через 5–10 мин (T 1 ), через 1 час (T 2 ), и через 3 часа (T 3 ) вместе с дозой кислорода и методом, использованным для введения кислорода.Показатели жизнедеятельности измерялись в одни и те же моменты времени.
 Когда пациент был помещен в палату сестринского ухода или реанимацию, те же параметры были собраны через 24 часа после прибытия в отделение неотложной помощи (T 4 ). Никаких советов по поводу нормоксии в отделении сестринского ухода или интенсивной терапии не давалось. Модифицированная оценка раннего предупреждения (MEWS) была рассчитана по прибытии и через 3 часа.
Когда пациент был помещен в палату сестринского ухода или реанимацию, те же параметры были собраны через 24 часа после прибытия в отделение неотложной помощи (T 4 ). Никаких советов по поводу нормоксии в отделении сестринского ухода или интенсивной терапии не давалось. Модифицированная оценка раннего предупреждения (MEWS) была рассчитана по прибытии и через 3 часа.Параметры результата
Первичным параметром исхода было соблюдение протокола и достижение нормоксии. Это было основано на измерениях, сделанных пульсоксиметром, чтобы улучшить клиническую применимость.Протокол соблюдался, когда в течение времени, в течение которого пациент был госпитализирован в отделение неотложной помощи (между поступлением в отделение неотложной помощи и через 3 часа после прибытия в отделение неотложной помощи) была достигнута нормоксия. Если только при окончательном измерении (через 3 часа после прибытия в ED) SaO 2 было слишком высоким или слишком низким, но первые три измерения были в нормальном диапазоне, также был сделан вывод, что протокол соблюдался.

Статистический анализ
Исходные характеристики и результаты представлены в виде среднего и стандартного отклонения (SD), когда нормальное распределение предполагалось с помощью критерия Колмогорова – Смирнова.Искаженные переменные представлены в виде медианы и межквартильного размаха. Категориальные переменные представлены как частота и процент. Для независимых непрерывных переменных с нормальным распределением использовался независимый t-критерий Стьюдента. Другие непрерывные переменные сравнивались с использованием U-критерия Манна – Уитни. Категориальные переменные сравнивались с использованием точного критерия Фишера или критерия хи-квадрат Пирсона. Использовался уровень значимости p <0,05.
Синхронизированная доставка кислорода и метод ее оптимизации: лабораторное исследование
- 1.
Качмарек, Р. М., «Системы доставки для долговременной кислородной терапии», Респираторная помощь, Vol.
 45, No. 1, pp. 84–92, 2000.
45, No. 1, pp. 84–92, 2000.Google ученый
- 2.
Столлер, Дж. К., Панос, Р. Дж., Крахман, С., Доэрти, Д. Э., Маке, Б., и Исследовательская группа по долгосрочному лечению кислородом, «Кислородная терапия для пациентов с ХОБЛ: текущие данные и Долгосрочное испытание кислородной терапии, Chest, Vol. 138, № 1. С. 179–187, 2010.
Google ученый
- 3.
Воутерс, Э. Ф., Кройцберг, Э. К., Шолс, А. М., «Системные эффекты при ХОБЛ», Chest, Vol. 121, № 5 (Приложение), стр. 127С – 130С, 2002.
Статья
Google ученый
- 4.
Кастильо Д., Гуэль Р. и Касан П., «Системы сохранения кислорода: забытый ресурс», Archivos De Bronconeumologia.
 , Vol. 2007. 43, № 1. С. 40–45.
, Vol. 2007. 43, № 1. С. 40–45.Статья
Google ученый
- 5.
Fuhrman, C., Chouaid, C., Herigault, R., Housset, B., and Adnot, S., «Сравнение четырех систем доставки кислорода по запросу в состоянии покоя и во время упражнений при хронической обструктивной болезни легких», Респираторная медицина, Vol. 98, pp. 938–944, 2004.
Статья
Google ученый
- 6.
Тип, Б. Л., Барнетт, Дж., Шиффман, Г., Санчес, О. и Картер, Р., «Поддержание оксигенации за счет доставки кислорода по запросу во время отдыха и физических упражнений», Респираторная помощь, Том.47, No. 8, pp. 887–892, 2002.
Google ученый
org/ScholarlyArticle»> 7. - 8.
Ли, Дж. Дж., О, Ю. М., О, С. К., Шин, К. С., и Ли, Т.С., «Синхронизация доставки кислорода с паттерном дыхания для повышения комфорта: лабораторное исследование», Respiratory Care, Vol. 2013. 58, № 3. С. 498–506.
Google ученый
- 9.
Блисс, П. Л., Маккой, Р. В., Адамс, А. Б., «Сравнение лабораторных исследований систем доставки кислорода по требованию и кислорода с непрерывным потоком», Respiratory Care, Vol.
 44, № 8, стр. 925–931, 1999.
44, № 8, стр. 925–931, 1999.Google ученый
- 10.
Осорнио-Риос, Р.А., Ромеро-Тронкосо, Р.Дж., Эррера-Руис, Г., и Кастанеда-Миранда, Р., «Реализация FPGA полиномиальных профилей ускорения высокой степени для снижения пикового рывка в серводвигателях», Робототехника и компьютерная интеграция Производство, Vol. 25. С. 379–392, 2009.
Статья.
Google ученый
- 11.
Ан, Т. К., Кан, Дж. Х., Кан, Д. Ю., Юн, Ю. В., «Нечеткое управление диаграммой скорости лифта», Журнал Корейского института интеллектуальных систем, том.14, No. 7, pp. 857–864, 2004.
Google ученый
- 12.

Чи, С. Х., Ким, С. К., Шин, С. С., и Ли, Т. С., «Эффективность устройства для сохранения кислорода в системе доставки кислорода по запросу на основе эквивалентности FIO2», Int. J. Precis. Англ. Manuf., Vol. 2011. 12. № 4. С. 687–694.
Статья.
Google ученый
- 13.
Веттштейн, Р. Б., Шелледи, Д. К., и Петерс, Дж.I., «Доставляемые концентрации кислорода с использованием назальных канюль с низким и высоким потоком», Respiratory Care, Vol. 50, № 5, с. 604–609, 2005.
Google ученый
- 14.
Маккой Р., «Кислородосберегающие методы и устройства», Респираторная помощь, Vol. 45, No. 1, pp. 95–10, 2000.
Google ученый
org/ScholarlyArticle»> 15. - 16.
Ригау, Дж., Монтсеррат, Дж. М., Вёрле, Х., Платтнер, Д., Швайболд, М., Навахас, Д., и Фарре, Р., «Настольная модель для имитации обструкции верхних дыхательных путей для Анализ автоматических устройств постоянного положительного давления в дыхательных путях », Chest, Vol.130, № 2, с. 350–361, 2006.
Статья
Google ученый
- 17.
Фарре, Р., Монтсеррат, Дж. М., Ригау, Дж.
 , Трепат, X., Пинто, П., и Навайс, Д., «Реакция автоматических устройств постоянного положительного давления в дыхательных путях на различные модели дыхания во время сна». , »Американский журнал респираторной медицины и реанимации, Vol. 166, стр. 469–473, 2002.
, Трепат, X., Пинто, П., и Навайс, Д., «Реакция автоматических устройств постоянного положительного давления в дыхательных путях на различные модели дыхания во время сна». , »Американский журнал респираторной медицины и реанимации, Vol. 166, стр. 469–473, 2002.Статья
Google ученый
- Переписка: Отдел реанимации, Отделение анестезиологии, боли и периоперационной медицины, MSICU, Бадер 634, Бостонская детская больница, 300 Longwood Avenue, Бостон, Массачусетс 02115. Электронная почта: brian.walsh { at} childrens.harvard.edu.
Оба автора раскрыли связь с Vapotherm.
Д-р Уолш представил версию этой статьи на 55-й конференции журнала Respiratory Care Journal «Педиатрическая респираторная помощь», которая проходила 10–11 июня 2016 г. в Санкт-Петербурге, Флорида.
- Авторские права © 2017 by Daedalus Enterprises
- Примените к пациенту обычную назальную канюлю.
- Если позволяет время, прикрепите канюлю к щекам пациента так, чтобы зубцы хорошо вошли в ноздри. Вы же не хотите, чтобы он вспыхнул в пылу битвы.Это также отговаривает людей от удаления канюли, когда вы собираетесь интубировать (1).
- Увеличьте подачу кислорода до 15 литров в минуту. Затем продолжайте увеличивать расход кислорода, пока реанимационная не начнет звучать как аэродинамическая труба. Это должно привести к расходу примерно 30-45 л / мин.
- Пациент должен получить преоксигенацию в течение примерно пяти минут.
- Не снимайте канюлю на протяжении всей интубации. После паралича пациента уменьшите скорость потока до 15 л / мин; это обеспечит оксигенацию при апноэ (4).
Гаррод Р., Бестолл Дж. К., Пол Э. и Ведзича Дж. А. «Оценка доставки пульсовой дозы кислорода во время физических упражнений у пациентов с тяжелой хронической обструктивной болезнью легких», Thorax, Vol. 54, pp. 242–244, 1999.
Статья
Google ученый
Lofaso, F., Desmarais, G., Leroux, K., Zalc, V., Fodil, R., Isabey, D.и Луис Б., «Стендовая оценка обнаружения ограничения потока с помощью автоматических устройств постоянного положительного давления в дыхательных путях», Chest, Vol. 130, № 2, с. 343–349, 2006.
Статья
Google ученый
Педиатрическая кислородная терапия: обзор и обновление
Abstract
Кислород — это бесцветный газ без запаха и вкуса, который используется организмом для дыхания.Кислород играет важную роль в лечении респираторных заболеваний. Кислородная терапия полезна при лечении гипоксемии, но ее часто считают доброкачественной терапией. После многих лет изучения мы узнали много о пользе и потенциальном риске этого мощного препарата. Сегодня газообразный кислород дешев, широко доступен и прост в применении. Стоимость устройств для доставки кислорода варьируется от нескольких центов за простую назальную канюлю до 25-50 долларов за некоторые системы увлажнения. Несомненно, кислородная терапия является важным инструментом, спасшим многие жизни и улучшившим другие.Тем не менее, риск, стоимость и преимущества кислородной терапии следует рассматривать так же, как и другие препараты, и титровать до измеренной конечной точки, чтобы избежать чрезмерного или неадекватного дозирования. Прекращение подачи кислорода может иметь пагубный эффект, однако продолжение кислородной терапии, когда она больше не показана, может продлить госпитализацию и увеличить стоимость лечения. Этот всесторонний обзор начинается с оценки потребности и обзора физиологических эффектов, потенциальной токсичности и распространенных устройств доставки и заканчивается достижениями кислородной терапии с акцентом на педиатрических пациентов.
Несомненно, кислородная терапия является важным инструментом, спасшим многие жизни и улучшившим другие.Тем не менее, риск, стоимость и преимущества кислородной терапии следует рассматривать так же, как и другие препараты, и титровать до измеренной конечной точки, чтобы избежать чрезмерного или неадекватного дозирования. Прекращение подачи кислорода может иметь пагубный эффект, однако продолжение кислородной терапии, когда она больше не показана, может продлить госпитализацию и увеличить стоимость лечения. Этот всесторонний обзор начинается с оценки потребности и обзора физиологических эффектов, потенциальной токсичности и распространенных устройств доставки и заканчивается достижениями кислородной терапии с акцентом на педиатрических пациентов.
Введение
В 1774 году Джозеф Пристли из Англии открыл бесцветный, без запаха и вкуса газ, который Антуан Лавуазье назвал кислородом. 1 Кислород — это неметаллический химический элемент с высокой реакционной способностью с атомным номером 8, который легко образует соединения, особенно оксиды, с большинством элементов. Кислород обычно существует в атмосфере в виде двухатомного газа, O 2 , и составляет 0,209 земной атмосферы по объему и 0,232 по весу. 2 В 1907 году Будин рекомендовал кислород, «подаваемый через воронку, большое отверстие которой находится рядом с лицом младенца» для лечения эпизодов цианоза у новорожденных.Спустя почти 150 лет после его открытия финский педиатр Арво Юлппё рекомендовал внутрижелудочное введение этого газа младенцам. 4 Только в 1934 году доктор Джулиус Хесс, заведующий педиатрическим отделением больницы Майкла Риза в Чикаго, создал первое устройство для доставки вдыхаемого кислорода младенцам и детям младшего возраста. 5 Его «кислородный ящик», который состоял из металлического кожуха с маленьким окном, был первой кислородной камерой, используемой в инкубаторе. 5 Устройство подверглось критике как за затруднение обзора младенца, так и за его неспособность обеспечить высокие концентрации кислорода, но оно открыло путь для разработки устройств для введения кислорода в педиатрии.
Кислород обычно существует в атмосфере в виде двухатомного газа, O 2 , и составляет 0,209 земной атмосферы по объему и 0,232 по весу. 2 В 1907 году Будин рекомендовал кислород, «подаваемый через воронку, большое отверстие которой находится рядом с лицом младенца» для лечения эпизодов цианоза у новорожденных.Спустя почти 150 лет после его открытия финский педиатр Арво Юлппё рекомендовал внутрижелудочное введение этого газа младенцам. 4 Только в 1934 году доктор Джулиус Хесс, заведующий педиатрическим отделением больницы Майкла Риза в Чикаго, создал первое устройство для доставки вдыхаемого кислорода младенцам и детям младшего возраста. 5 Его «кислородный ящик», который состоял из металлического кожуха с маленьким окном, был первой кислородной камерой, используемой в инкубаторе. 5 Устройство подверглось критике как за затруднение обзора младенца, так и за его неспособность обеспечить высокие концентрации кислорода, но оно открыло путь для разработки устройств для введения кислорода в педиатрии. К 1940-м годам коммерчески доступный инкубатор, способный обеспечить и облегчить кислородную терапию для лечения цианоза, апноэ и периодического дыхания у новорожденных, стал стандартом ухода. 3,6 Дальнейшее развитие и использование этих устройств для доставки привело к значительным улучшениям в области здравоохранения, включая снижение смертности. Сегодня введение кислорода путем ингаляции продолжает играть важную роль в выживании младенцев и детей. 4,7
К 1940-м годам коммерчески доступный инкубатор, способный обеспечить и облегчить кислородную терапию для лечения цианоза, апноэ и периодического дыхания у новорожденных, стал стандартом ухода. 3,6 Дальнейшее развитие и использование этих устройств для доставки привело к значительным улучшениям в области здравоохранения, включая снижение смертности. Сегодня введение кислорода путем ингаляции продолжает играть важную роль в выживании младенцев и детей. 4,7
До 1960-х и 1970-х годов введение кислорода определялось клиническими наблюдениями за цветом кожи, а также частотой, регулярностью и работой дыхания.Лишь в 1960-х и 1970-х годах стали доступны технологии (микровыбор проб газов крови, чрескожный мониторинг кислорода, а затем пульсоксиметрия) для более точного мониторинга физиологического эффекта. 8
Общая цель кислородной терапии — достичь адекватной оксигенации с использованием самой низкой фракции доставленного кислорода, часто обозначаемой как F DO 2 . Однако достижение этой цели осложняется несколькими факторами. Несмотря на более чем 75-летний рутинный прием кислорода в педиатрии, нормоксия (введение, позволяющее избежать пагубных последствий гипоксии, с одной стороны, и эффектов, вызванных гипероксией, с другой) еще не получила четкого определения, 9–11 , что привело к широкому распространению вариации на практике. 12 Даже термин адекватная оксигенация не ясен. 13 Проще говоря, адекватная оксигенация — это баланс между доставкой кислорода в ткани и скоростью их потребления. Другое определение может включать доставку кислорода, которая позволяет клеткам нормально потреблять кислород для получения энергии. Если адекватная доставка кислорода не обеспечивается, происходит анаэробный метаболизм и гибель клеток. Доставка кислорода осуществляется двумя компонентами: (1) способность переносить кислород и (2) перфузия.Это означает, что кто-то может иметь адекватную кислородную пропускную способность, но низкий сердечный выброс и умереть из-за недостаточной доставки кислорода, и наоборот.
Однако достижение этой цели осложняется несколькими факторами. Несмотря на более чем 75-летний рутинный прием кислорода в педиатрии, нормоксия (введение, позволяющее избежать пагубных последствий гипоксии, с одной стороны, и эффектов, вызванных гипероксией, с другой) еще не получила четкого определения, 9–11 , что привело к широкому распространению вариации на практике. 12 Даже термин адекватная оксигенация не ясен. 13 Проще говоря, адекватная оксигенация — это баланс между доставкой кислорода в ткани и скоростью их потребления. Другое определение может включать доставку кислорода, которая позволяет клеткам нормально потреблять кислород для получения энергии. Если адекватная доставка кислорода не обеспечивается, происходит анаэробный метаболизм и гибель клеток. Доставка кислорода осуществляется двумя компонентами: (1) способность переносить кислород и (2) перфузия.Это означает, что кто-то может иметь адекватную кислородную пропускную способность, но низкий сердечный выброс и умереть из-за недостаточной доставки кислорода, и наоборот. Другие факторы, затрудняющие достижение целей кислородной терапии, включают размер пациента и переносимость устройств доставки; вариативность в использовании устройств доставки, что свидетельствует о том, что клиницистам часто не хватает адекватных знаний в использовании оборудования для доставки кислорода 14 ; и отсутствие обучения концепциям доставки кислорода и оборудования, используемого для мониторинга эффектов кислородной терапии. 15 В этом обзоре будет предпринята попытка рассмотреть преимущества, вред и принципы кислородной терапии.
Другие факторы, затрудняющие достижение целей кислородной терапии, включают размер пациента и переносимость устройств доставки; вариативность в использовании устройств доставки, что свидетельствует о том, что клиницистам часто не хватает адекватных знаний в использовании оборудования для доставки кислорода 14 ; и отсутствие обучения концепциям доставки кислорода и оборудования, используемого для мониторинга эффектов кислородной терапии. 15 В этом обзоре будет предпринята попытка рассмотреть преимущества, вред и принципы кислородной терапии.
Оценка недостаточной доставки кислорода
Чтобы определить потребность пациента в кислороде, можно оценить несколько физических признаков и лабораторных показателей. Гипоксемия часто диагностируется по более низкому, чем обычно, P aO 2 , чаще всего считается <80 мм рт. Обычно показание для обеспечения кислородом - это когда P aO 2 составляет <60 мм рт. Ст. У детей, но только P aO 2 недостаточно для определения доставки кислорода. Доставка кислорода определяется концентрацией гемоглобина в крови; его насыщение кислородом; скорость кровообращения; и, наконец, эффективность, с которой кислород выгружается из гемоглобина в ткани. Доставка кислорода часто выражается следующим уравнением: DO 2 = CO [(Hb × S aO 2 × 1,34) + (P aO 2 × 0,0031)], где DO 2 — скорость доставки кислорода, Hb — концентрация гемоглобина, а S aO 2 — процент насыщенного кислородом гемоглобина. 16 1,34 представляет кислородную способность гемоглобина. P aO 2 — это P O 2 в артериальной крови. 0,003 — это коэффициент растворимости кислорода в крови. СО — сердечный выброс. Следовательно, в рамках этого уравнения вы можете видеть, что P aO 2 основано на относительно незначительном количестве, растворенном в крови. У пациента, страдающего анемией или гиповолемией, имеющего аномальный гемоглобин с повышенным сродством к кислороду или низкий уровень CO, его / ее доставка кислорода может быть недостаточной даже при наличии нормального P aO 2 .
Доставка кислорода определяется концентрацией гемоглобина в крови; его насыщение кислородом; скорость кровообращения; и, наконец, эффективность, с которой кислород выгружается из гемоглобина в ткани. Доставка кислорода часто выражается следующим уравнением: DO 2 = CO [(Hb × S aO 2 × 1,34) + (P aO 2 × 0,0031)], где DO 2 — скорость доставки кислорода, Hb — концентрация гемоглобина, а S aO 2 — процент насыщенного кислородом гемоглобина. 16 1,34 представляет кислородную способность гемоглобина. P aO 2 — это P O 2 в артериальной крови. 0,003 — это коэффициент растворимости кислорода в крови. СО — сердечный выброс. Следовательно, в рамках этого уравнения вы можете видеть, что P aO 2 основано на относительно незначительном количестве, растворенном в крови. У пациента, страдающего анемией или гиповолемией, имеющего аномальный гемоглобин с повышенным сродством к кислороду или низкий уровень CO, его / ее доставка кислорода может быть недостаточной даже при наличии нормального P aO 2 . Неадекватная доставка кислорода в этом случае часто называют гипоксией. Мы обсудим гипоксию более подробно в следующих параграфах.
Неадекватная доставка кислорода в этом случае часто называют гипоксией. Мы обсудим гипоксию более подробно в следующих параграфах.
Так как P aO 2 60 и 80 соответствует неинвазивному значению S pO 2 примерно 90 и 95%, соответственно, у пациента с нормальным pH, P CO 2 , температура и дифосфоглицерат, оксиметрия часто используется для выявления гипоксемии. Пульсоксиметрия имеет свои ограничения и, как известно, неточная при отравлении монооксидом углерода, а кривая диссоциации оксигемоглобина может сдвигаться влево (повышенное сродство к O 2 ) или вправо (уменьшенное сродство к O 2 ). 17 Эти состояния пациента необходимо учитывать при оценке адекватной доставки кислорода.
Основными патофизиологическими механизмами гипоксемии являются: заболевание легких, гиповентиляция, неравномерное согласование вентиляции с перфузией, дефекты диффузии, внутрилегочные шунты или сердечные шунты «справа налево» или снижение способности переносить кислород из-за анемии или аномального гемоглобина в крови. 18 См. В Таблице 1 механизмы, приводящие к гипоксемии, и, что более важно, предполагаемые эффекты, которые кислородная терапия будет иметь при каждом типе гипоксемии. 19 Физические признаки, такие как цианоз, спутанность сознания, тахикардия, втягивание, расширение носа и хрюканье на выдохе (младенцы), могут указывать на потребность в кислороде. 20–22 Гипоксия более серьезна и определяется как дефицит кислорода на клеточном уровне; это обычно вызвано гипоксемией или гипоксией из-за неадекватной доставки кислорода из-за высокой метаболической потребности, такой как сепсис, или сердечной деятельности, такой как сердечная недостаточность, или локализованного снижения перфузии, например, инсульта. 23,24 Часто бывает правильным предположением, что без лечения тяжелая гипоксия может привести к серьезным и необратимым травмам головного мозга и смерти. 23 Следует подчеркнуть, что гипоксия определяется не только P aO 2 или S pO 2 / S aO 2 , но также гемоглобином, экстракцией кислорода и метаболической потребностью кузов, как описано ранее.
18 См. В Таблице 1 механизмы, приводящие к гипоксемии, и, что более важно, предполагаемые эффекты, которые кислородная терапия будет иметь при каждом типе гипоксемии. 19 Физические признаки, такие как цианоз, спутанность сознания, тахикардия, втягивание, расширение носа и хрюканье на выдохе (младенцы), могут указывать на потребность в кислороде. 20–22 Гипоксия более серьезна и определяется как дефицит кислорода на клеточном уровне; это обычно вызвано гипоксемией или гипоксией из-за неадекватной доставки кислорода из-за высокой метаболической потребности, такой как сепсис, или сердечной деятельности, такой как сердечная недостаточность, или локализованного снижения перфузии, например, инсульта. 23,24 Часто бывает правильным предположением, что без лечения тяжелая гипоксия может привести к серьезным и необратимым травмам головного мозга и смерти. 23 Следует подчеркнуть, что гипоксия определяется не только P aO 2 или S pO 2 / S aO 2 , но также гемоглобином, экстракцией кислорода и метаболической потребностью кузов, как описано ранее. На рисунке 1 показаны компоненты, составляющие доставку кислорода.
На рисунке 1 показаны компоненты, составляющие доставку кислорода.
Таблица 1.
Возможные причины гипоксемии, влияние каждого из типов гипоксемии на альвеолярно-артериальный градиент и потенциальная роль кислородной терапии, которую можно применить к пациенту
Рис. 1.
Уравнение для доставки кислорода.
Поскольку это обзор кислородной терапии, мы в первую очередь сосредоточимся на насыщении артериальной крови кислородом или обращении гипоксемии и, во вторую очередь, на количестве растворенного в крови кислорода. Хотя другие факторы важно учитывать при обращении гипоксемии, но гипоксия остается, они выходят за рамки этого обзора.
Показания
Кислородная терапия показана при аномально низкой концентрации кислорода в артериальной крови, иначе известной как гипоксемия. Кислород необходим для адекватного метаболизма углеводов и производства аденозинтрифосфатов. Когда уровень кислорода не соответствует требованиям функций организма, возникает гипоксия тканей. 25 Эта гипоксия может вызвать ряд нежелательных проблем, таких как локальное расширение сосудов, сужение сосудов легких, метаболический ацидоз, некроз тканей, повышенный риск возникновения ядерной желтухи и нарушение выработки сурфактанта.Гипоксия может привести к травме головного мозга. Целью подачи дополнительного кислорода является устранение гипоксемии, которая может привести к гипоксии тканей.
25 Эта гипоксия может вызвать ряд нежелательных проблем, таких как локальное расширение сосудов, сужение сосудов легких, метаболический ацидоз, некроз тканей, повышенный риск возникновения ядерной желтухи и нарушение выработки сурфактанта.Гипоксия может привести к травме головного мозга. Целью подачи дополнительного кислорода является устранение гипоксемии, которая может привести к гипоксии тканей.
Противопоказания
Хотя противопоказаний к оксигенотерапии очень мало, у пациентов с врожденными пороками сердца с протоковозависимыми поражениями оксигенотерапия может вызвать чрезмерное кровообращение в легочной системе как сильнодействующее легочное вазодилататор. У недоношенных новорожденных снижение S pO 2 может быть направлено на снижение токсических эффектов кислородной терапии, таких как ретинопатия недоношенных или бронхолегочная дисплазия.
Цели кислородной терапии
Целью введения кислорода является обеспечение адекватной оксигенации тканей. Система, используемая для подачи дополнительного кислорода, должна соответствовать размеру пациента и его клиническому состоянию. Выбор устройства для доставки кислорода и потока осуществляется с учетом конкретных физиологических потребностей и терапевтических целей каждого пациента. 26 К сожалению, побочные эффекты от терапевтического использования кислорода у педиатрических пациентов не описаны.Следовательно, крайне важно, чтобы кислородная терапия проводилась на точных и безопасных уровнях с минимально возможной фракционной концентрацией вдыхаемого кислорода (F IO 2 ).
Система, используемая для подачи дополнительного кислорода, должна соответствовать размеру пациента и его клиническому состоянию. Выбор устройства для доставки кислорода и потока осуществляется с учетом конкретных физиологических потребностей и терапевтических целей каждого пациента. 26 К сожалению, побочные эффекты от терапевтического использования кислорода у педиатрических пациентов не описаны.Следовательно, крайне важно, чтобы кислородная терапия проводилась на точных и безопасных уровнях с минимально возможной фракционной концентрацией вдыхаемого кислорода (F IO 2 ).
Физические эффекты кислорода
Кислород — это сухой газ. Адекватное увлажнение дыхательных путей требуется для поддержания нормальной функции ресничек, предотвращения изменений плоского эпителия, предотвращения обезвоживания и сгущения секрета, минимизации ателектазов и трахеитов и предотвращения потери тепла. 27–30 Более того, недостаточное увлажнение может способствовать стафилококковому сепсису из-за высыхания и растрескивания слизистой оболочки. 31 Слизистая оболочка носа предназначена для нагрева и увлажнения дыхательного газа перед попаданием в проводящие дыхательные пути и легкие. 32 Это достигается за счет большой площади поверхности, которая взаимодействует с вдыхаемыми и выдыхаемыми газами. Воздействие на ткани носоглотки сухого холодного газа при более длительной, чем обычно, минутной вентиляции вызывает нагрузку на верхние дыхательные пути.Часто дети, которым требуется кислородная терапия, испытывают респираторный дистресс с увеличенной минутной вентиляцией и страдают от некоторой формы обезвоживания. Обеспечение сухого кислорода может лечить их гипоксемию, но настраивает их на другие осложнения. Исторически сложилось так, что в педиатрии мы применяли недорогие пузырьковые увлажнители к устройствам подачи кислорода с низким расходом, пытаясь добавить содержание воды в подаваемый газ. Однако это может не обеспечить достаточной гидратации газа. В педиатрии стандартным методом лечения является нагрев и увлажнение газов, поступающих из аппарата искусственной вентиляции легких.
31 Слизистая оболочка носа предназначена для нагрева и увлажнения дыхательного газа перед попаданием в проводящие дыхательные пути и легкие. 32 Это достигается за счет большой площади поверхности, которая взаимодействует с вдыхаемыми и выдыхаемыми газами. Воздействие на ткани носоглотки сухого холодного газа при более длительной, чем обычно, минутной вентиляции вызывает нагрузку на верхние дыхательные пути.Часто дети, которым требуется кислородная терапия, испытывают респираторный дистресс с увеличенной минутной вентиляцией и страдают от некоторой формы обезвоживания. Обеспечение сухого кислорода может лечить их гипоксемию, но настраивает их на другие осложнения. Исторически сложилось так, что в педиатрии мы применяли недорогие пузырьковые увлажнители к устройствам подачи кислорода с низким расходом, пытаясь добавить содержание воды в подаваемый газ. Однако это может не обеспечить достаточной гидратации газа. В педиатрии стандартным методом лечения является нагрев и увлажнение газов, поступающих из аппарата искусственной вентиляции легких. 33 В последнее время наблюдается рост интереса к использованию носовых канюлей с высоким потоком (HFNC), которые позволяют нагревать и увлажнять кислород через традиционный интерфейс назальной канюли. См. Включенное обсуждение HFNC в данной статье.
33 В последнее время наблюдается рост интереса к использованию носовых канюлей с высоким потоком (HFNC), которые позволяют нагревать и увлажнять кислород через традиционный интерфейс назальной канюли. См. Включенное обсуждение HFNC в данной статье.
Есть также риски, связанные с возможностью кислорода поддерживать горение, поскольку он является окислителем. Это было особой проблемой, когда мы использовали большие кислородные палатки, и дети приносили искрящиеся игрушки в богатую кислородом среду.Сегодня большинство таких устройств уже не используют.
Физиологические эффекты кислородной терапии
Несмотря на всеобщее признание в качестве терапии, спасающей жизнь детей, введение кислорода связано с многочисленными физиологическими эффектами.
Обращение гипоксемии
В то время как кислородная терапия обычно титруется до некоторой степени артериальной оксигенации в ответ на аномально низкий уровень кислорода в крови (гипоксемия), кислород вводится, чтобы обратить вспять (вернуться к нормоксии) или предотвратить гипоксию. Индивидуальные реакции на кислородную терапию сильно различаются в зависимости от конкретной причины гипоксии и степени поражения. Гипоксия, вызванная гиповентиляцией и аномалиями вентиляции / перфузии, связанными с заболеванием легких, будет наиболее чувствительной к кислородной терапии. Даже значительное увеличение F IO 2 приведет лишь к небольшому увеличению доступного кислорода, если гипоксия вызвана сердечным шунтом, шоком или дефицитом / дисфункцией гемоглобина. 23,24 Однако следует подчеркнуть, что даже небольшое увеличение доступности кислорода может предотвратить опасную для жизни декомпенсацию у ребенка с гипоксией.
Индивидуальные реакции на кислородную терапию сильно различаются в зависимости от конкретной причины гипоксии и степени поражения. Гипоксия, вызванная гиповентиляцией и аномалиями вентиляции / перфузии, связанными с заболеванием легких, будет наиболее чувствительной к кислородной терапии. Даже значительное увеличение F IO 2 приведет лишь к небольшому увеличению доступного кислорода, если гипоксия вызвана сердечным шунтом, шоком или дефицитом / дисфункцией гемоглобина. 23,24 Однако следует подчеркнуть, что даже небольшое увеличение доступности кислорода может предотвратить опасную для жизни декомпенсацию у ребенка с гипоксией.
Допустимая гипоксемия
Американская академия педиатрии в 2006 году впервые рекомендовала разрешающую стратегию гипоксемии S pO 2 для младенцев, страдающих бронхиолитом 34 , и позже усилила эту практику в своих клинических рекомендациях. диагностика, лечение и профилактика бронхиолита в 2014 году.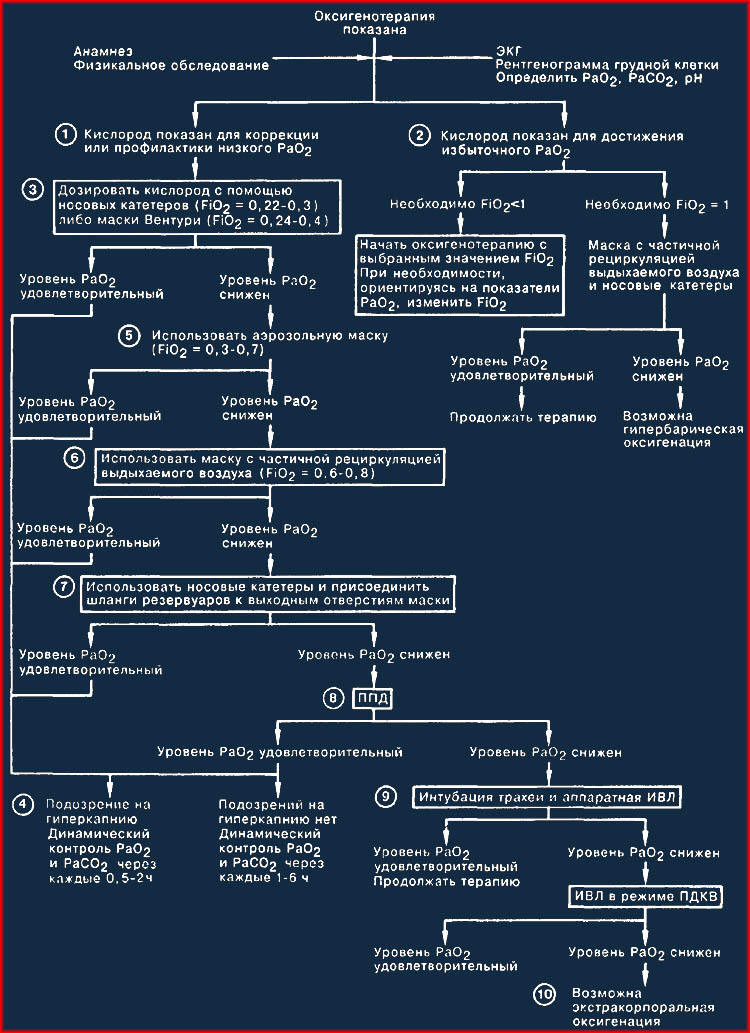 35 Было предложено менее агрессивное лечение гипоксемии для безопасного лечения заболеваний, течение которых предсказуемо, таких как бронхиолит.Cunningham et al. 36 провели двойное слепое рандомизированное исследование эквивалентности и пришли к выводу, что ведение младенцев с целевым значением S pO 2 ≥90% так же безопасно и клинически эффективно, как и лечение с помощью S pO . 2 ≥94%. Намерение состоит в том, чтобы использовать более низкий порог, чтобы иметь возможность более быстро прекратить кислородную терапию и, надеюсь, быстрее выписывать пациентов, снижая стоимость лечения. Тем не менее, необходимы дальнейшие исследования, которые позволят передать эти результаты детям старшего возраста.
35 Было предложено менее агрессивное лечение гипоксемии для безопасного лечения заболеваний, течение которых предсказуемо, таких как бронхиолит.Cunningham et al. 36 провели двойное слепое рандомизированное исследование эквивалентности и пришли к выводу, что ведение младенцев с целевым значением S pO 2 ≥90% так же безопасно и клинически эффективно, как и лечение с помощью S pO . 2 ≥94%. Намерение состоит в том, чтобы использовать более низкий порог, чтобы иметь возможность более быстро прекратить кислородную терапию и, надеюсь, быстрее выписывать пациентов, снижая стоимость лечения. Тем не менее, необходимы дальнейшие исследования, которые позволят передать эти результаты детям старшего возраста.
Другая форма пермиссивной гипоксемии, используемая у детей в критическом состоянии, предлагается в качестве защитных целей для легких, чтобы обеспечить пациенту с тяжелым заболеванием (часто с механической вентиляцией легких) уровень доставки кислорода, достаточный для предотвращения гипоксии при минимизации пагубного воздействия токсического уровня кислородная или токсичная поддержка вентилятора. 37 Эта форма пермиссивной гипоксемии направлена на снижение S pO 2 примерно на 82–88% и служит для уравновешивания токсических эффектов высоких настроек аппарата ИВЛ и концентрации кислорода.Пермиссивная гипоксемия часто рассматривается после изучения стратегий агрессивной вентиляции. Кокрановский обзор не смог подтвердить или опровергнуть преимущества пермиссивной гипоксемии. 38 Некоторые считают, что польза от пермиссивной гипоксемии связана с уменьшением гипероксии. 39
37 Эта форма пермиссивной гипоксемии направлена на снижение S pO 2 примерно на 82–88% и служит для уравновешивания токсических эффектов высоких настроек аппарата ИВЛ и концентрации кислорода.Пермиссивная гипоксемия часто рассматривается после изучения стратегий агрессивной вентиляции. Кокрановский обзор не смог подтвердить или опровергнуть преимущества пермиссивной гипоксемии. 38 Некоторые считают, что польза от пермиссивной гипоксемии связана с уменьшением гипероксии. 39
Продолжительность гипоксемии
Регистрация продолжительности гипоксемии может быть сложной задачей, поскольку многие из наших пациентов могут страдать гипоксемией задолго до того, как мы их оценим.Даже в нашей больнице ни один из наших мониторов не фиксирует продолжительность гипоксемии (то есть количество минут ниже низкого уровня сигнала тревоги в течение пребывания в больнице). После выявления гипоксемии мы часто хотим вернуть пациента к нормоксии. Если гипоксемия возникла внезапно, возможно, это правильный курс действий; однако при критическом заболевании использование агрессивно высоких концентраций кислорода для поддержания нормоксии может привести к риску непреднамеренного повреждения или нарушения адаптивного ответа. 40 Мартин и Грокотт 39 пошли дальше традиционного определения гипоксемии, предложив термины, основанные на физиологической реакции на продолжительность ее развития.Динамика гипоксемии может влиять на решения о применении стратегии разрешающей гипоксемии, нормоксии или сверхнормального сердечного выброса 37 (для компенсации низкого содержания кислорода). В таблице 2 описана категоризация, предложенная Мартином и Грокоттом 39 , которую мы изменили для педиатрической практики.
Если гипоксемия возникла внезапно, возможно, это правильный курс действий; однако при критическом заболевании использование агрессивно высоких концентраций кислорода для поддержания нормоксии может привести к риску непреднамеренного повреждения или нарушения адаптивного ответа. 40 Мартин и Грокотт 39 пошли дальше традиционного определения гипоксемии, предложив термины, основанные на физиологической реакции на продолжительность ее развития.Динамика гипоксемии может влиять на решения о применении стратегии разрешающей гипоксемии, нормоксии или сверхнормального сердечного выброса 37 (для компенсации низкого содержания кислорода). В таблице 2 описана категоризация, предложенная Мартином и Грокоттом 39 , которую мы изменили для педиатрической практики.
Таблица 2.
Гипоксемия, классифицированная по продолжительности
Кислородная токсичность
Пагубные последствия кислородной терапии были впервые обнаружены в конце 19 века Полем Бертом, 41 с использованием гипербарических кислородных систем. В течение многих лет было известно, что вдыхание F DO 2 1,0 в течение всего лишь 3 часов может вызвать боль в груди, а более длительные периоды — симптомы, подобные бронхопневмонии. Воздействие высоких концентраций кислорода сначала повреждает эндотелий капилляров, за которым следует интерстициальный отек (0–12 часов), ухудшение податливости и жизненной емкости легких (12–30 часов) с последующим утолщением альвеолярно-капиллярной мембраны (30–72 часа). . 20 Если процесс продолжается, альвеолярные клетки типа I разрушаются, а клетки типа II размножаются.Затем следует экссудативная фаза, приводящая к низкому соотношению вентиляция / перфузия, физиологическому шунтированию и ухудшению гипоксемии. 42
В течение многих лет было известно, что вдыхание F DO 2 1,0 в течение всего лишь 3 часов может вызвать боль в груди, а более длительные периоды — симптомы, подобные бронхопневмонии. Воздействие высоких концентраций кислорода сначала повреждает эндотелий капилляров, за которым следует интерстициальный отек (0–12 часов), ухудшение податливости и жизненной емкости легких (12–30 часов) с последующим утолщением альвеолярно-капиллярной мембраны (30–72 часа). . 20 Если процесс продолжается, альвеолярные клетки типа I разрушаются, а клетки типа II размножаются.Затем следует экссудативная фаза, приводящая к низкому соотношению вентиляция / перфузия, физиологическому шунтированию и ухудшению гипоксемии. 42
F IO 2 > 0,50 представляет значительный риск абсорбционного ателектаза. 43 Вдыхание большого количества кислорода быстро снижает уровень азота в организме. По мере снижения уровня азота в крови общее давление венозных газов быстро снижается. В этих условиях газы, которые существуют при атмосферном давлении внутри альвеол, быстро диффундируют в венозную кровь, и происходит коллапс.Риск абсорбционного ателектаза может быть самым большим у детей, дышащих при малых дыхательных объемах.
В этих условиях газы, которые существуют при атмосферном давлении внутри альвеол, быстро диффундируют в венозную кровь, и происходит коллапс.Риск абсорбционного ателектаза может быть самым большим у детей, дышащих при малых дыхательных объемах.
Совсем недавно стало ясно, что высокие концентрации нормобарического кислорода также могут быть вредными. Логично, что легкие, являющиеся газообменным интерфейсом с телом, будут подвергаться наибольшему риску повреждения. Это повреждение было продемонстрировано в многочисленных исследованиях на животных и здоровых добровольцах. 44 Эта травма связана с типом травмы, наблюдаемой при ОРДС. 45 Степень травмы напрямую связана с концентрацией кислорода и продолжительностью лечения. 2
Окислительный стресс
Роль кислорода и окислительного стресса вызвала большой интерес. Окислительный стресс был определен как дисбаланс между про- и антиоксидантными силами в организме. 46 Прооксиданты включают кислородные радикалы или активные формы кислорода (АФК), которые могут быть цитотоксичными из-за их способности изменять клеточные компоненты и функции. АФК образуются в окружающей среде и в результате нормального митохондриального дыхания, а также во время фазы реперфузии гипоксического повреждения ткани и в связи с инфекцией и воспалением. 47,48 Кислород «токсичен» из-за образования ROS; таким образом, введение кислорода увеличивает окислительный стресс. Биохимической основой эффектов гипероксии является образование бескислородных радикалов. Бескислородные радикалы имеют один или несколько неспаренных электронов, сочетание которых делает их очень нестабильными. 49 АФК, такие как гидроксил-ион и пероксинитрит, взаимодействуют с липидами, ДНК и белками посредством окислительных реакций или радикально-опосредованных механизмов. 50 Эти реакции запускают множество реакций, начиная от модуляции клеточной передачи сигналов до подавляющего окислительного повреждения, некроза или апоптоза.
АФК образуются в окружающей среде и в результате нормального митохондриального дыхания, а также во время фазы реперфузии гипоксического повреждения ткани и в связи с инфекцией и воспалением. 47,48 Кислород «токсичен» из-за образования ROS; таким образом, введение кислорода увеличивает окислительный стресс. Биохимической основой эффектов гипероксии является образование бескислородных радикалов. Бескислородные радикалы имеют один или несколько неспаренных электронов, сочетание которых делает их очень нестабильными. 49 АФК, такие как гидроксил-ион и пероксинитрит, взаимодействуют с липидами, ДНК и белками посредством окислительных реакций или радикально-опосредованных механизмов. 50 Эти реакции запускают множество реакций, начиная от модуляции клеточной передачи сигналов до подавляющего окислительного повреждения, некроза или апоптоза.
Антиоксидантная защита включает ферменты супероксиддисмутазу, каталазу и глутатион. Неферментные оксиданты начинают проникать через плаценту на поздних сроках беременности и включают витамины A, C и E, а также убихинон. Недоношенные дети подвергаются особому риску окислительного стресса, потому что как эндогенные, так и пассивно приобретенные экзогенные системы антиоксидантной защиты не ускоряются в процессе созревания до конца третьего триместра. 47,51,52 Исследователи пытались обратить вспять или предотвратить повреждение, связанное с ROS, не только с помощью соответствующего введения кислорода, но также путем введения антиоксидантов; однако эта терапия не показала свою эффективность. 53 Saugstad 54 предложил термин «кислородно-радикальная болезнь новорожденных» для обозначения различных заболеваний новорожденных, патогенез которых включает окислительный стресс и травмы, включая ретинопатию недоношенных, бронхолегочную дисплазию (БЛД), некротический энтероколит и внутрижелудочковое кровоизлияние.В организме есть множество антиоксидантных систем для борьбы с таким нарушением, но они часто побеждают высокие концентрации кислорода, обычно> 50%. Высокий F IO 2 подавляет способность антиоксидантной системы предотвращать или восстанавливать.
Недоношенные дети подвергаются особому риску окислительного стресса, потому что как эндогенные, так и пассивно приобретенные экзогенные системы антиоксидантной защиты не ускоряются в процессе созревания до конца третьего триместра. 47,51,52 Исследователи пытались обратить вспять или предотвратить повреждение, связанное с ROS, не только с помощью соответствующего введения кислорода, но также путем введения антиоксидантов; однако эта терапия не показала свою эффективность. 53 Saugstad 54 предложил термин «кислородно-радикальная болезнь новорожденных» для обозначения различных заболеваний новорожденных, патогенез которых включает окислительный стресс и травмы, включая ретинопатию недоношенных, бронхолегочную дисплазию (БЛД), некротический энтероколит и внутрижелудочковое кровоизлияние.В организме есть множество антиоксидантных систем для борьбы с таким нарушением, но они часто побеждают высокие концентрации кислорода, обычно> 50%. Высокий F IO 2 подавляет способность антиоксидантной системы предотвращать или восстанавливать.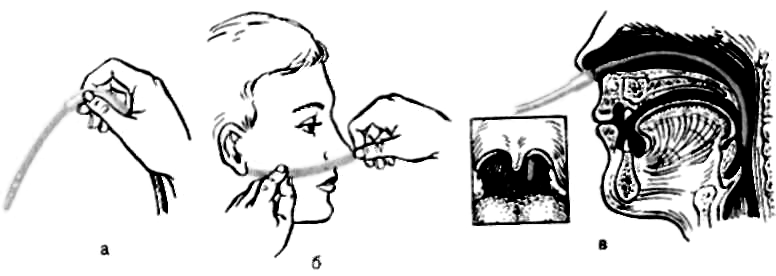 Важно отметить, что более низкие уровни F IO 2 (0,25–0,5) могут нанести такой же вред пациентам с ослабленными или стрессовыми антиоксидантными системами (недоношенные новорожденные, недоедание и т. Д.). Рисунок 2 описывает теоретический общий риск кислородного отравления в зависимости от концентрации и времени.
Важно отметить, что более низкие уровни F IO 2 (0,25–0,5) могут нанести такой же вред пациентам с ослабленными или стрессовыми антиоксидантными системами (недоношенные новорожденные, недоедание и т. Д.). Рисунок 2 описывает теоретический общий риск кислородного отравления в зависимости от концентрации и времени.
Рис. 2.
Теоретическая тепловая карта потенциального риска токсичности в зависимости от концентрации и воздействия кислорода.
Гипероксия
Растет количество литературы, указывающей на потенциальный вред, связанный с использованием высоких концентраций вдыхаемого кислорода. Гипероксия была определена с помощью кислородной терапии для создания P aO 2 выше нормы. Большинство из них определяют это как P aO 2 120–150 мм рт. например, травма, боль в груди, одышка).
Сердечно-сосудистая система.
Предполагаемая гипероксия, связанная с обычным лечением кислородной терапией во время инфаркта миокарда, не принесла пользы 57 и на самом деле может быть вредной, приводя к увеличению размера инфаркта и увеличению смертности. 58 Группа Siv Fonnes 59 в Дании обнаружила субъектов, подвергшихся абдоминальной хирургии, которые подвергались воздействию 0,8 против 0,3 F IO 2 во время и после операции имели повышенный долгосрочный риск инфаркта миокарда и других сердечных заболеваний. болезнь.
58 Группа Siv Fonnes 59 в Дании обнаружила субъектов, подвергшихся абдоминальной хирургии, которые подвергались воздействию 0,8 против 0,3 F IO 2 во время и после операции имели повышенный долгосрочный риск инфаркта миокарда и других сердечных заболеваний. болезнь.
В педиатрии мы часто видим пациентов с цианотическим врожденным пороком сердца, которые страдают хронической гипоксемией и нуждаются в хирургическом вмешательстве. Аппарат искусственного кровообращения используется для облегчения операции. Сердечно-легочный обход, если его не контролировать, подвергает пациентов воздействию высоких уровней кислорода, которых они не испытывали раньше. Это реоксигенационное повреждение может привести к значительному повреждению органов, включая миокард, и вызвать системную воспалительную реакцию. 60–63 Caputo et al. 64 предоставили прямые доказательства того, что контроль реоксигенации у субъектов с цианотическим заболеванием сердца снижает биомаркеры воспаления, стресса, повреждения миокарда, головного мозга и печени.
Центральная нервная система.
Токсическое действие на центральную нервную систему было обнаружено в виде припадков и обычно начинается с визуальных изменений (туннельное зрение), а затем прогрессирует до шума в ушах, тошноты, подергивания лица, головокружения и спутанности сознания. 49 Эта токсичность хорошо задокументирована и была обнаружена только при гипербарической кислородной терапии. Чтобы контролировать эти нежелательные явления, продолжительность гипербарической оксигенотерапии ограничена, при этом строго соблюдаются кислородные перерывы. Кислородный перерыв определяется как уменьшение количества вдыхаемого кислорода, обычно комнатного воздуха.
Нормобарическая гипероксия при черепно-мозговой травме может иметь терапевтическое действие. Вилалта и др. 65 из Испании обнаружили, что нормобарическая гипероксия (100% кислород) в течение 2 часов у субъектов с высоким содержанием лактата в головном мозге улучшает окислительно-восстановительное состояние мозга. Хотя другие исходы не изучались, короткие курсы гипероксии у правильного пациента могут улучшить исход. В педиатрии необходимы дальнейшие исследования, чтобы сбалансировать другие вероятные эффекты высоких концентраций кислорода на общий результат у пациентов с тяжелой черепно-мозговой травмой.
Хотя другие исходы не изучались, короткие курсы гипероксии у правильного пациента могут улучшить исход. В педиатрии необходимы дальнейшие исследования, чтобы сбалансировать другие вероятные эффекты высоких концентраций кислорода на общий результат у пациентов с тяжелой черепно-мозговой травмой.
Во время реанимации.
Выживаемость до выписки из больницы после остановки сердца в стационаре и вне больницы остается низкой. 66,67 Даже после восстановления спонтанного кровообращения многие дети умирают в последующие дни, причем смерть обычно связывают с неврологической травмой или сердечно-сосудистой дисфункцией. 67 Дополнительная кислородная терапия остается центральным элементом лечения во время и после реанимации. Связь между гипоксией и плохим исходом после остановки сердца была принята давно.
Младенцы.
Опасения по поводу потенциально пагубных эффектов гипероксии были выражены в реанимационных мероприятиях новорожденных: отчеты демонстрируют худшие отдаленные исходы с более высоким F IO 2 , что приводит к более высокому S pO 2 во время реанимации. 68,69 Использование 100% кислорода во время неонатальной реанимации также подвергалось сомнению на том основании, что резкое и резкое повышение уровня кислорода в крови после рождения может усилить окислительный стресс. 54 Несколько исследований сравнивали использование 21% кислорода с использованием 100% кислорода во время реанимации. Три метаанализа этих данных пришли к выводу, что использование комнатного воздуха во время реанимации новорожденных с депрессией привело к значительному снижению риска неонатальной смертности. 69–71 Исследования не обнаружили значительной разницы в частоте тяжелой гипоксической энцефалопатии между группами, получавшими 21% и 100% кислорода. В одном небольшом исследовании реанимация недоношенных новорожденных с использованием 50% по сравнению со 100% кислородом не снизила частоту ПРЛ и не улучшила другие краткосрочные результаты. 72 Это может указывать на то, что доза может быть важным фактором для улучшения результатов.
68,69 Использование 100% кислорода во время неонатальной реанимации также подвергалось сомнению на том основании, что резкое и резкое повышение уровня кислорода в крови после рождения может усилить окислительный стресс. 54 Несколько исследований сравнивали использование 21% кислорода с использованием 100% кислорода во время реанимации. Три метаанализа этих данных пришли к выводу, что использование комнатного воздуха во время реанимации новорожденных с депрессией привело к значительному снижению риска неонатальной смертности. 69–71 Исследования не обнаружили значительной разницы в частоте тяжелой гипоксической энцефалопатии между группами, получавшими 21% и 100% кислорода. В одном небольшом исследовании реанимация недоношенных новорожденных с использованием 50% по сравнению со 100% кислородом не снизила частоту ПРЛ и не улучшила другие краткосрочные результаты. 72 Это может указывать на то, что доза может быть важным фактором для улучшения результатов. Что касается использования кислорода в родильном зале для реанимации, ограниченные данные свидетельствуют о том, что воздействие кислорода на новорожденных в течение 3 минут или дольше сразу после рождения увеличивает риск детского рака. 73,74 Это привело к тому, что Американская кардиологическая ассоциация рекомендовала начинать реанимацию с комнатным воздухом для доношенных детей или смесью кислорода для недоношенных детей с последующим титрованием F IO 2 до приемлемых значений S pO 2 . 75
Что касается использования кислорода в родильном зале для реанимации, ограниченные данные свидетельствуют о том, что воздействие кислорода на новорожденных в течение 3 минут или дольше сразу после рождения увеличивает риск детского рака. 73,74 Это привело к тому, что Американская кардиологическая ассоциация рекомендовала начинать реанимацию с комнатным воздухом для доношенных детей или смесью кислорода для недоношенных детей с последующим титрованием F IO 2 до приемлемых значений S pO 2 . 75
Детский.
Несмотря на рекомендации, рекомендующие поддерживать нормоксию и нормовентиляцию после остановки сердца у детей, на практике это достигается редко. 76 Тот факт, что это достигается редко, ограничивает способность следователей делать выводы. Ferguson et al. 77 продемонстрировали, что гипоксия и, в меньшей степени, гипероксия были связаны с повышенным риском смерти после поступления в педиатрическое отделение интенсивной терапии по поводу остановки сердца. Доклинические данные, свидетельствующие о потенциальном вреде гипероксии, остаются убедительными, несмотря на отсутствие доказательств, но нельзя игнорировать и гипоксию. Аналогичным образом, некоторые исследования взрослых связывают гипероксию с худшими результатами, 78,79 , хотя другие опровергают это. 80 Несмотря на отсутствие доказательств у детей, Американская кардиологическая ассоциация рекомендует начальную реанимацию с использованием 100% кислорода с последующим титрованием кислорода для достижения S pO 2 ≥94%. 81,82
Доклинические данные, свидетельствующие о потенциальном вреде гипероксии, остаются убедительными, несмотря на отсутствие доказательств, но нельзя игнорировать и гипоксию. Аналогичным образом, некоторые исследования взрослых связывают гипероксию с худшими результатами, 78,79 , хотя другие опровергают это. 80 Несмотря на отсутствие доказательств у детей, Американская кардиологическая ассоциация рекомендует начальную реанимацию с использованием 100% кислорода с последующим титрованием кислорода для достижения S pO 2 ≥94%. 81,82
Устройства доставки кислорода
При выборе устройств доставки кислорода полезно иметь в виду аббревиатуру AIM, которая обозначает оценку потребностей пациента, определение технологических возможностей и соответствие технологии потребностям.Ниже приводится разбивка устройств, наиболее часто используемых в педиатрической респираторной помощи.
Продувочный кислород
Продувочный кислород — самый простой и наименее громоздкий вид доступных устройств для кислородной терапии, но он также наименее надежен при доставке определенного F IO 2 . Продувка кислорода может быть достигнута множеством способов, но чаще всего это делается с помощью трубок большого диаметра или кислородных трубок, подключенных к лицевой палатке, или простой маски, которая помещается на относительно небольшом расстоянии от лица пациента и направляется к нему. .Этот тип доставки кислорода идеален для пациентов, которые не переносят более громоздкие устройства доставки кислорода и / или нуждаются в более низкой концентрации кислорода. Имеются ограниченные данные, свидетельствующие о том, что терапия выбросом кислорода может доставлять низкие концентрации кислорода (0,3–0,4 при скорости потока 10 л / мин) в область, достаточно большую, чтобы обеспечить некоторый уровень кислородной терапии, при условии адекватного расположения устройства. 83 Таким образом, этот тип терапии следует использовать для тех, кому не требуется высокая концентрация кислорода во вдыхаемом воздухе, но может потребоваться краткосрочная или периодическая кислородная терапия.
Продувка кислорода может быть достигнута множеством способов, но чаще всего это делается с помощью трубок большого диаметра или кислородных трубок, подключенных к лицевой палатке, или простой маски, которая помещается на относительно небольшом расстоянии от лица пациента и направляется к нему. .Этот тип доставки кислорода идеален для пациентов, которые не переносят более громоздкие устройства доставки кислорода и / или нуждаются в более низкой концентрации кислорода. Имеются ограниченные данные, свидетельствующие о том, что терапия выбросом кислорода может доставлять низкие концентрации кислорода (0,3–0,4 при скорости потока 10 л / мин) в область, достаточно большую, чтобы обеспечить некоторый уровень кислородной терапии, при условии адекватного расположения устройства. 83 Таким образом, этот тип терапии следует использовать для тех, кому не требуется высокая концентрация кислорода во вдыхаемом воздухе, но может потребоваться краткосрочная или периодическая кислородная терапия.
Кислородный колпак или палатка
Кислородный колпак (куб) или палатка — это пластиковый корпус, который окружает голову новорожденного или тело старшего ребенка, к которому непрерывный поток увлажненного кислорода подается посредством увлечения воздуха. устройство или смеситель воздух-кислород. Фиксированные концентрации кислорода от 22 до 80% могут поддерживаться при потоке кислорода минимум 7–10 л / мин в вытяжной шкаф и 15–30 л / мин в палатке. Этот минимальный поток газа также гарантирует, что выдыхаемый углекислый газ вымывается, а не возвращается.Хотя эти устройства теоретически могут выдавать F IO 2 > 0,5, эти устройства лучше всего подходят для пациентов, которым требуется <0,5 F IO 2 . Пациенты, которым требуется более высокий F IO 2 , могут находиться в вытяжном шкафу или палатке, но становится все труднее поддерживать более высокую концентрацию кислорода из-за большого отверстия в шее и менее оптимального уплотнения по краям. 84–86 Ни одно из устройств не используется часто, потому что назальная канюля стала опорой для лечения низкого F DO 2 .Когда требуется более высокий F DO 2 , следующим логическим шагом обычно является кислородная терапия с помощью неинвазивной или инвазивной вентиляции.
84–86 Ни одно из устройств не используется часто, потому что назальная канюля стала опорой для лечения низкого F DO 2 .Когда требуется более высокий F DO 2 , следующим логическим шагом обычно является кислородная терапия с помощью неинвазивной или инвазивной вентиляции.
Назальная канюля с низким потоком
Назальная канюля с низким потоком остается одним из наиболее распространенных и широко используемых устройств для доставки кислорода. Это устройство с низким потоком подает пациенту фракционную концентрацию кислорода через 2 мягких стержня, которые находятся в передних ноздрях пациента. Затем трубку канюли присоединяют либо к расходомеру 100% -ного источника кислорода, либо к смесителю воздух-кислород.Finer et al. 87 обнаружили, что концентрация кислорода, доставляемого новорожденному через назальную канюлю, варьировалась от 22 до 95% при максимальном потоке 2 л / мин. Точная доставка F IO 2 пациенту зависит от ряда факторов, но, в частности, от установленного потока через носовую канюлю и его связи с потребностью пациента в потоке вдоха. Важно не закрывать сетчатую оболочку, чтобы воздух вовлекался в комнату и случайно не создавалось положительное давление на выдохе.Потребность в потоке вдоха, превышающая поток, поступающий через носовую канюлю, приводит к тому, что точный F IO 2 , подаваемый пациенту, представляет собой смесь вдыхаемого через нос кислорода с увлеченным комнатным воздухом через ноздри и рот. 14,84,87 Носовую канюлю нельзя использовать у пациентов с закупоркой носовых ходов. В то время как фактическая концентрация кислорода, доставляемого пациенту, варьируется, назальная канюля остается довольно надежным и эффективным методом кислородной терапии новорожденному.
Важно не закрывать сетчатую оболочку, чтобы воздух вовлекался в комнату и случайно не создавалось положительное давление на выдохе.Потребность в потоке вдоха, превышающая поток, поступающий через носовую канюлю, приводит к тому, что точный F IO 2 , подаваемый пациенту, представляет собой смесь вдыхаемого через нос кислорода с увлеченным комнатным воздухом через ноздри и рот. 14,84,87 Носовую канюлю нельзя использовать у пациентов с закупоркой носовых ходов. В то время как фактическая концентрация кислорода, доставляемого пациенту, варьируется, назальная канюля остается довольно надежным и эффективным методом кислородной терапии новорожденному.
Носовая канюля с высоким потоком
Кислородная терапия с помощью назальной канюли является основным продуктом и продолжает пересматриваться, чтобы улучшить комфорт пациента, комплаентность и результаты. Однако концепция высокого потока и высокой влажности через назальную канюлю (высокопроизводительная назальная канюля; HFNC) является развивающейся концепцией. HFNC — это форма кислородной терапии и поддержки, используемая для лечения гипоксической дыхательной недостаточности. До HFNC большинство клиницистов считали неудобным использование потока> 1 л / мин через носовую канюлю для новорожденных 88,89 и> 2 л / мин у детей старшего возраста 84 ; в первую очередь это было связано с отсутствием адекватного увлажнения, доступного через назальную канюлю.В популяции педиатрических пациентов не существовало консенсуса по параметрам, определяющим HFNC, но для нашего обсуждения HFNC классифицируется как система доставки кислорода с фиксированной производительностью, которая способна доставлять определенную концентрацию кислорода при потоках, которые соответствуют или превышают потребность в инспираторном потоке терпение. 84 Этот тип устройства для доставки кислорода состоит из традиционных стержней в виде назальной канюли, которые находятся в передних ноздрях пациента и позволяют подавать нагретый увлажненный кислород со скоростью 2-8 л / мин для новорожденных и 4-70 л / мин.
HFNC — это форма кислородной терапии и поддержки, используемая для лечения гипоксической дыхательной недостаточности. До HFNC большинство клиницистов считали неудобным использование потока> 1 л / мин через носовую канюлю для новорожденных 88,89 и> 2 л / мин у детей старшего возраста 84 ; в первую очередь это было связано с отсутствием адекватного увлажнения, доступного через назальную канюлю.В популяции педиатрических пациентов не существовало консенсуса по параметрам, определяющим HFNC, но для нашего обсуждения HFNC классифицируется как система доставки кислорода с фиксированной производительностью, которая способна доставлять определенную концентрацию кислорода при потоках, которые соответствуют или превышают потребность в инспираторном потоке терпение. 84 Этот тип устройства для доставки кислорода состоит из традиционных стержней в виде назальной канюли, которые находятся в передних ноздрях пациента и позволяют подавать нагретый увлажненный кислород со скоростью 2-8 л / мин для новорожденных и 4-70 л / мин. min для детей, тогда как воздухо-кислородный смеситель позволяет непосредственно манипулировать F IO 2 . 90 По мере достижения более высоких потоков установленные потоки кислорода превышают потребность, тем самым предотвращая увлечение комнатным воздухом, смывая мертвое пространство (рис. 3), 91 и влияя на доставку более высоких и более точных фракционных концентраций вдыхаемого кислорода.
min для детей, тогда как воздухо-кислородный смеситель позволяет непосредственно манипулировать F IO 2 . 90 По мере достижения более высоких потоков установленные потоки кислорода превышают потребность, тем самым предотвращая увлечение комнатным воздухом, смывая мертвое пространство (рис. 3), 91 и влияя на доставку более высоких и более точных фракционных концентраций вдыхаемого кислорода.
Рис. 3.
Поперечный разрез верхних дыхательных путей пациента. Стрелки описывают заполнение кислородного резервуара и вымывание внегрудного мертвого пространства потоками, превышающими потребности пациента. Из ссылки 91.
Использование назальной канюли с высоким потоком было принято во многих учреждениях из-за простоты использования и терпимости пациента, но также из-за ее способности обеспечивать более высокие концентрации кислорода и потоки вдоха, обеспечивая тем самым более высокий уровень поддержки оксигенации, чем может редко достигается с помощью других устройств, описанных выше. Продолжаются дискуссии о том, может ли HFNC снизить использование менее переносимой и более инвазивной поддержки искусственной вентиляции легких, такой как CPAP и механическая вентиляция. Таблица 3 описывает типичные стартовые потоки в качестве руководства при запуске HFNC. 22 Эти начальные потоки основаны на оценках инспираторных потоков. Предположение основано на понимании того, что если вы обеспечиваете потоки выше, чем на вдохе, (1) вы запрещаете вовлечение воздуха в комнату и (2) вы превышаете потоки на выдохе и вымываете мертвое пространство в конце выдоха.Конечно, может быть предоставлено больше или меньше в зависимости от размера пациента, заболевания и потребностей.
Продолжаются дискуссии о том, может ли HFNC снизить использование менее переносимой и более инвазивной поддержки искусственной вентиляции легких, такой как CPAP и механическая вентиляция. Таблица 3 описывает типичные стартовые потоки в качестве руководства при запуске HFNC. 22 Эти начальные потоки основаны на оценках инспираторных потоков. Предположение основано на понимании того, что если вы обеспечиваете потоки выше, чем на вдохе, (1) вы запрещаете вовлечение воздуха в комнату и (2) вы превышаете потоки на выдохе и вымываете мертвое пространство в конце выдоха.Конечно, может быть предоставлено больше или меньше в зависимости от размера пациента, заболевания и потребностей.
Таблица 3.
Начальный или начальный поток назальной канюли с высоким потоком в педиатрической популяции по возрасту
Улучшение оксигенации, связанное с HFNC, также может быть связано с созданием ПДКВ в определенных группах пациентов для данного потока. Было показано, что HFNC значительно увеличивает давление в пищеводе 92,93 и давление в глотке 94 у новорожденных. Locke et al. 93 продемонстрировали, что в группе недоношенных детей величина создаваемого положительного давления варьировалась не только в зависимости от потока, но и от размера канюли; Канюля большего размера давала среднее давление 9.8 см H 2 O при расходе 2 л / мин. Хотя использование HFNC резко возросло, особенно у младенцев и детей раннего возраста, госпитализированных с бронхиолитом, доказательства, подтверждающие его использование, относительно отсутствуют, как подчеркивается в 2 Кокрановских обзорах. 95,96 На сегодняшний день данные свидетельствуют о том, что HFNC безопасен, с относительно низким уровнем осложнений, 97 , и что это хорошо переносимый и осуществимый метод доставки кислорода младенцам и маленьким детям 98 с широким диапазоном различные респираторные расстройства, работа дыхания и уровни гипоксемии.Фактически, HFNC был предложен как более рентабельный при лечении бронхиолита, чем стандартные методы лечения.
Locke et al. 93 продемонстрировали, что в группе недоношенных детей величина создаваемого положительного давления варьировалась не только в зависимости от потока, но и от размера канюли; Канюля большего размера давала среднее давление 9.8 см H 2 O при расходе 2 л / мин. Хотя использование HFNC резко возросло, особенно у младенцев и детей раннего возраста, госпитализированных с бронхиолитом, доказательства, подтверждающие его использование, относительно отсутствуют, как подчеркивается в 2 Кокрановских обзорах. 95,96 На сегодняшний день данные свидетельствуют о том, что HFNC безопасен, с относительно низким уровнем осложнений, 97 , и что это хорошо переносимый и осуществимый метод доставки кислорода младенцам и маленьким детям 98 с широким диапазоном различные респираторные расстройства, работа дыхания и уровни гипоксемии.Фактически, HFNC был предложен как более рентабельный при лечении бронхиолита, чем стандартные методы лечения. При использовании HFNC при респираторном дистресс-синдроме от умеренного до тяжелого примерно в четверти случаев потребуется переход на другую форму респираторной поддержки. 99 Посредством механизмов вымывания внегрудного мертвого пространства, увеличивая легочную податливость, вероятно, из-за увеличения давления или увлажнения, было высказано предположение, что HFNC может уменьшить работу дыхания 100 и уменьшить необходимость перехода от терапии к CPAP или инвазивной вентиляции. 98
При использовании HFNC при респираторном дистресс-синдроме от умеренного до тяжелого примерно в четверти случаев потребуется переход на другую форму респираторной поддержки. 99 Посредством механизмов вымывания внегрудного мертвого пространства, увеличивая легочную податливость, вероятно, из-за увеличения давления или увлажнения, было высказано предположение, что HFNC может уменьшить работу дыхания 100 и уменьшить необходимость перехода от терапии к CPAP или инвазивной вентиляции. 98
Кислородная маска
С момента разработки кислородной палатки были разработаны уменьшенные версии систем доставки кислорода с переменной производительностью. Существуют детские версии простых, воздухововлекающих и резервуарных масок, которые безопасно использовались в течение многих лет. Эти системы доставки кислорода часто выбираются в качестве краткосрочных решений при гипоксических явлениях, таких как послеоперационный период (в основном, простая маска и аэрозольные маски с воздухововлекающими добавками) или в экстренных случаях (резервуарная маска).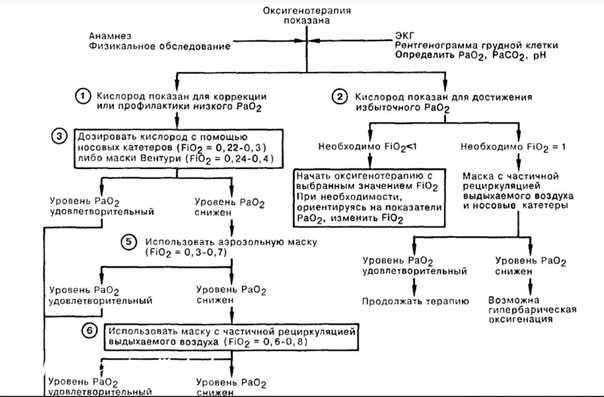 Устройства воздухововлекающего типа могут сочетаться с холодным или нагретым аэрозолем, в зависимости от необходимости.
Устройства воздухововлекающего типа могут сочетаться с холодным или нагретым аэрозолем, в зависимости от необходимости.
Кислородные маски часто сложно закрепить на здоровых детях, и они требуют замены систем или адаптеров, если требуется изменение F DO 2 . В педиатрическом учреждении может быть трудно иметь на складе несколько размеров и типов, не говоря уже о перебоях в уходе за пациентом. В последнее время был достигнут прогресс в технологии, который помогает уменьшить одну из этих переменных, F DO 2 .Oxymask (Southmedic, Barrie, Canada) была разработана как маска для педиатрии и взрослых, которая может доставлять 0,24–0,9 F IO 2 за счет использования диффузора, который маска служит для удержания снаружи и между носом. и рот. 101–103 Этот широкий диапазон дозирования позволяет использовать одну маску для пациентов с легкой и тяжелой гипоксемией. См. Таблицу 4 с разбивкой по имеющимся системам и диапазонам F DO 2 , которые они могут предоставить.
Таблица 4.
Типы устройств для доставки кислорода, F DO 2 Возможности и показания к применению
Механическая вентиляция
Механическая вентиляция часто используется для кислородной терапии и лечения умеренной и тяжелой гипоксемии. Современные клинические исследования подчеркивают необходимость предотвращения гипоксемии во время искусственной вентиляции легких. Некоторые из преимуществ обращения гипоксемии могут быть перевешены вредом, связанным с высокими концентрациями кислорода при обеспечении механической вентиляции.Однако многие тяжелобольные пациенты, получающие искусственную вентиляцию легких, демонстрируют устойчиво низкий уровень S pO 2 , несмотря на все наши усилия по его устранению. Усилия, которые включают высокие уровни F IO 2 , ПДКВ и давление плато для восстановления нормоксии, могут быть более вредными, чем принятие определенной степени гипоксемии, что подчеркивает потенциальную клиническую пользу стратегий разрешающей гипоксемии механической вентиляции. Но баланс риска и вреда при различных концентрациях кислорода и поддержке искусственной вентиляции легких четко не определен. 39 Безопасный нижний предел S pO 2 для критических педиатрических пациентов неизвестен. Высокий F IO 2 вызывает повреждение легких, но пороги безопасности также неизвестны. Практикующие врачи, которые могут уменьшить гипоксемию, не создавая гипероксии или гипервентиляции, вероятно, будут иметь лучшие результаты для пациентов.
Но баланс риска и вреда при различных концентрациях кислорода и поддержке искусственной вентиляции легких четко не определен. 39 Безопасный нижний предел S pO 2 для критических педиатрических пациентов неизвестен. Высокий F IO 2 вызывает повреждение легких, но пороги безопасности также неизвестны. Практикующие врачи, которые могут уменьшить гипоксемию, не создавая гипероксии или гипервентиляции, вероятно, будут иметь лучшие результаты для пациентов.
Мониторинг кислородной терапии
После оценки потребности, как обсуждалось ранее, следует контролировать запланированный желаемый физиологический результат и адекватность реакции пациента на терапию.Вместе с этим планом идет инструмент оценки или мониторы успеха. Большинство из них используют неинвазивную стратегию мониторинга, такую как пульсоксиметрия или газы артериальной крови для кислотно-щелочного баланса (индикатор гипоксии, ведущей к метаболическому ацидозу) или P aO 2 для помощи в их клинической оценке. Газы венозной или капиллярной крови не используются для оценки оксигенации. Частота оценки должна основываться на тяжести гипоксемии (например, требуется уровень F IO 2 ), общей тяжести заболевания или вариабельности устройства для доставки кислорода.
Газы венозной или капиллярной крови не используются для оценки оксигенации. Частота оценки должна основываться на тяжести гипоксемии (например, требуется уровень F IO 2 ), общей тяжести заболевания или вариабельности устройства для доставки кислорода.
До пульсоксиметрии это было довольно просто: вы были либо розовым, либо голубым, что обычно соответствовало S pO 2 около 80–85%. В качестве альтернативы для определения pH использовались периодические инвазивные образцы артериальной крови, P aCO 2 и P aO 2 . Во-вторых, вы также должны клинически оценить работу дыхания пациента или улучшение состояния после введения кислорода. Внедрение пульсоксиметрии в клиническую практику позволило провести простую, неинвазивную и достаточно точную оценку сатурации артериальной крови кислородом.В настоящее время пульсоксиметрия используется почти исключительно для мониторинга и лечения гипоксемии, независимо от окружающей среды или обстановки. Безопасное использование пульсоксиметрии требует знания ее ограничений, которые включают артефакты движения, плохую перфузию, нерегулярные ритмы, окружающий свет, предположения калибровки, позиционирование датчика, встроенный процесс сигнала или задержки сигналов тревоги, венозную пульсацию, внутривенные красители или наличие дисгемоглобинов, не говоря уже о том, что S pO 2 не может определить гипероксию и связанные с ней осложнения.Клинически значимые принципы и неотъемлемые ограничения метода, используемого для определения сатурации артериальной крови кислородом, не всегда понимаются или учитываются врачами. Если уровни S pO 2 > 88–90%, и пациент продолжает страдать, вы должны оценить другие меры доставки кислорода, несмотря на обнадеживающий уровень S pO 2 . Возможность чрезмерного лечения гипоксических событий представляет особый интерес, так как это может быть связано с увеличением продолжительности пребывания в стационаре и стоимости лечения, но для определения конкретной связи необходима дополнительная работа.
Безопасное использование пульсоксиметрии требует знания ее ограничений, которые включают артефакты движения, плохую перфузию, нерегулярные ритмы, окружающий свет, предположения калибровки, позиционирование датчика, встроенный процесс сигнала или задержки сигналов тревоги, венозную пульсацию, внутривенные красители или наличие дисгемоглобинов, не говоря уже о том, что S pO 2 не может определить гипероксию и связанные с ней осложнения.Клинически значимые принципы и неотъемлемые ограничения метода, используемого для определения сатурации артериальной крови кислородом, не всегда понимаются или учитываются врачами. Если уровни S pO 2 > 88–90%, и пациент продолжает страдать, вы должны оценить другие меры доставки кислорода, несмотря на обнадеживающий уровень S pO 2 . Возможность чрезмерного лечения гипоксических событий представляет особый интерес, так как это может быть связано с увеличением продолжительности пребывания в стационаре и стоимости лечения, но для определения конкретной связи необходима дополнительная работа.
Использование непрерывной пульсовой оксиметрии вне помещений интенсивной терапии и операционных стало спорным. В 2004 году Schroeder и др. 104 определили, что пребывание в стационаре младенцев с бронхиолитом могло быть продлено из-за предполагаемой потребности в дополнительной кислородной терапии на основе показаний оксиметрии. Работа Шредера и др. 104 и других привела к разработке замечательной публикации под названием « Выбор мудрого в педиатрической больничной медицине: пять возможностей для повышения ценности здравоохранения» . 105 Эта группа пришла к нескольким выводам, относящимся к кислородной терапии и мониторингу: (1) непрерывный S pO 2 мониторинг бронхиолита в условиях неотложной помощи может привести к гипердиагностике гипоксемии и последующему использованию кислорода; (2) снижение порога лечения с 94% до 90% S pO 2 позволяет сэкономить 22 часа госпитализации; и (3) по мере улучшения клинического течения ребенка постоянное измерение S pO 2 обычно не требуется (также рекомендация Американской академии педиатрии).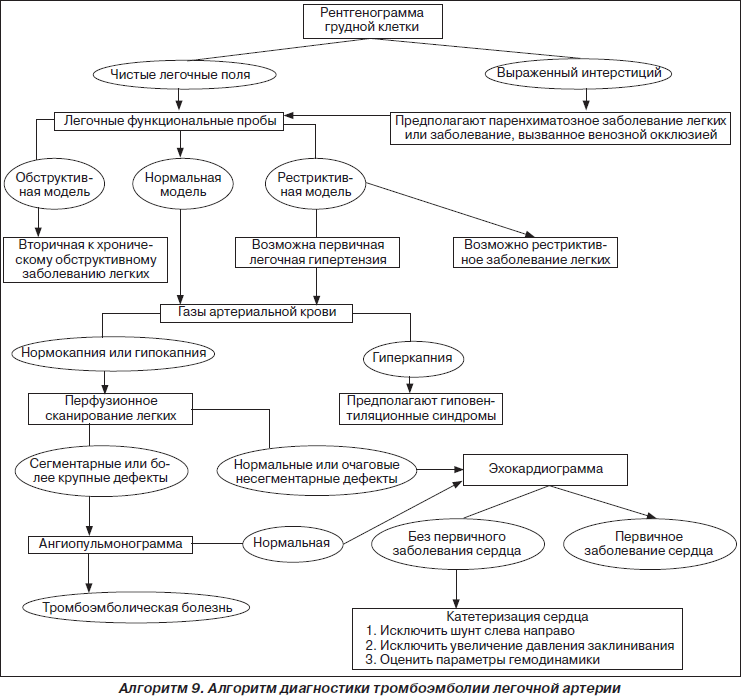 С момента публикации McCulloh et al. 106 провели рандомизированное контролируемое исследование, в котором изучали использование периодической пульсовой оксиметрии в сравнении с непрерывной у негипоксемических младенцев и детей раннего возраста, госпитализированных по поводу бронхиолита, и обнаружили, что использование периодической пульсовой оксиметрии не сокращает продолжительность пребывания в больнице и не способствует ее достижению. связанные с любой разницей в скорости эскалации помощи или использования в диагностических или терапевтических мерах. Хотя это не дало ответа на вопрос, можно ли это сделать у пациента с гипоксемией, получавшего кислородную терапию, оно закладывает основу для будущих исследований.
С момента публикации McCulloh et al. 106 провели рандомизированное контролируемое исследование, в котором изучали использование периодической пульсовой оксиметрии в сравнении с непрерывной у негипоксемических младенцев и детей раннего возраста, госпитализированных по поводу бронхиолита, и обнаружили, что использование периодической пульсовой оксиметрии не сокращает продолжительность пребывания в больнице и не способствует ее достижению. связанные с любой разницей в скорости эскалации помощи или использования в диагностических или терапевтических мерах. Хотя это не дало ответа на вопрос, можно ли это сделать у пациента с гипоксемией, получавшего кислородную терапию, оно закладывает основу для будущих исследований.
Прочие соображения
Часто, когда кислород назначается или применяется в педиатрии, мы редко оцениваем значение наших методов лечения для лиц, осуществляющих уход за пределами клиники или больницы. Вполне возможно, что уход в домашних условиях за сложным ребенком может вызвать у родителей опасения и беспокойство. Занардо и Фреато 7 оценили тревожность родителей младенцев с ПРЛ и обнаружили, что те, чьи дети находились в кислородозависимой группе, имели повышенный риск возникновения тревожности перед выпиской.Это беспокойство улучшается с респираторным статусом и последующим прекращением кислородной терапии. Клиницисты должны обращать особое внимание на эмоциональные потребности родителей / опекунов тех детей, которые выписаны на кислородную терапию.
Занардо и Фреато 7 оценили тревожность родителей младенцев с ПРЛ и обнаружили, что те, чьи дети находились в кислородозависимой группе, имели повышенный риск возникновения тревожности перед выпиской.Это беспокойство улучшается с респираторным статусом и последующим прекращением кислородной терапии. Клиницисты должны обращать особое внимание на эмоциональные потребности родителей / опекунов тех детей, которые выписаны на кислородную терапию.
Домашняя среда
Кислородная терапия в домашних условиях может вызвать некоторые проблемы, если ее не контролировать. Хотя кислород не горюч и не взрывоопасен, он поддерживает горение и может способствовать более быстрому распространению огня, особенно в среде, богатой топливом.Топливо считается горючим. Например, одна из проблем, с которой мы часто сталкиваемся, — это использование вазелина на губах или носу наших пациентов, которые используют кислород. Продукты на масляной основе могут быть источником топлива и, как известно, воспламеняются со взрывной силой при воспламенении в присутствии кислорода. Желательны попытки уменьшить запасы топлива. Тем, кто проходит кислородную терапию, важно находиться вдали от открытого огня и источников тепла, чтобы свести к минимуму прямое взаимодействие.
Желательны попытки уменьшить запасы топлива. Тем, кто проходит кислородную терапию, важно находиться вдали от открытого огня и источников тепла, чтобы свести к минимуму прямое взаимодействие.
Кислородная трубка не только пожароопасна, но и опасна для спотыкания.Трубка не только может повредить спотыкающемуся человеку, но также может тянуть ребенка в направлении поездки и выбивать кислородную систему, создавая новую опасность или повреждая оборудование. Кислородные системы должны быть надежно закреплены, а кислородные трубки должны находиться вне пола, чтобы свести к минимуму эту опасность.
Подготовка кислорода
Два наиболее часто используемых метода получения кислорода — это фракционная перегонка жидкого воздуха и физическое разделение атмосферного воздуха. Фракционная перегонка жидкого воздуха основана на эффекте Джоуля-Кельвина, при котором воздух фильтруется, а водяной пар удаляется и поэтапно охлаждается до температуры -200 ° C.На каждом этапе охлаждения удаляют жидкость. Например, двуокись углерода замерзает при -79 ° C, кислород сжижается при -183 ° C, а азот сжижается при -196 ° C. На каждом этапе охлаждения жидкость удаляется. Это повторяется до тех пор, пока не останется чистый кислород без токсичных примесей. Затем он переносится в криогенные баллоны для хранения для распределения в виде жидкости или преобразования в газ после конденсации и помещается в баллоны высокого давления. Резервуарные системы с жидким кислородом, часто называемые системами объемного кислорода, используются в небольших и крупных медицинских учреждениях для обеспечения кислородом 50 фунтов на квадратный дюйм к постели пациентов.Компании-поставщики газа также используют жидкий кислород для подачи газообразного кислорода в резервуары под давлением любого размера.
Например, двуокись углерода замерзает при -79 ° C, кислород сжижается при -183 ° C, а азот сжижается при -196 ° C. На каждом этапе охлаждения жидкость удаляется. Это повторяется до тех пор, пока не останется чистый кислород без токсичных примесей. Затем он переносится в криогенные баллоны для хранения для распределения в виде жидкости или преобразования в газ после конденсации и помещается в баллоны высокого давления. Резервуарные системы с жидким кислородом, часто называемые системами объемного кислорода, используются в небольших и крупных медицинских учреждениях для обеспечения кислородом 50 фунтов на квадратный дюйм к постели пациентов.Компании-поставщики газа также используют жидкий кислород для подачи газообразного кислорода в резервуары под давлением любого размера.
Второй метод — физическое разделение или концентрирование кислорода. Эти концентраторы кислорода часто используются для подачи кислорода с низким расходом в домашних условиях. Есть 2 типа систем физического разделения. Один использует молекулярные сита, состоящие из гранул неорганического силиката натрия и алюминия. Эти гранулы поглощают азот, следы газов и водяной пар из воздуха, обеспечивая> 90% кислорода для использования пациентом.Второй использует вакуум, чтобы втягивать окружающий воздух через полупроницаемую пластиковую мембрану. Мембрана позволяет кислороду и водяному пару проходить быстрее, чем азот. Эта система может обеспечить кислородную смесь примерно 40%.
Один использует молекулярные сита, состоящие из гранул неорганического силиката натрия и алюминия. Эти гранулы поглощают азот, следы газов и водяной пар из воздуха, обеспечивая> 90% кислорода для использования пациентом.Второй использует вакуум, чтобы втягивать окружающий воздух через полупроницаемую пластиковую мембрану. Мембрана позволяет кислороду и водяному пару проходить быстрее, чем азот. Эта система может обеспечить кислородную смесь примерно 40%.
Портативные опции
Есть несколько портативных опций для кислородной терапии. Важно предоставить портативные устройства пациентам, которым необходим кислород в экстренных случаях, а также для повседневной жизнедеятельности. Терапевтическая цель кислородной терапии — вернуть пациента к нормальной деятельности.Кислородная терапия не должна задерживать пациента дома. Существуют традиционные небольшие баллоны высокого давления, которые успешно используются в течение многих лет. Баллоны с кислородом были наиболее эффективной портативной системой для педиатрии; однако они требуют пополнения запасов медицинской газовой компанией. Небольшие портативные системы с жидким кислородом доступны в течение многих лет, но являются наименее рентабельной системой, поскольку для них требуется станция заправки резервуаров с жидким кислородом. Кроме того, система с жидким кислородом должна расширяться, что приводит к потере кислорода, когда она не используется.Недавние достижения позволили миниатюризировать концентраторы кислорода, которые можно носить с собой. Ограничение этих устройств — время автономной работы.
Небольшие портативные системы с жидким кислородом доступны в течение многих лет, но являются наименее рентабельной системой, поскольку для них требуется станция заправки резервуаров с жидким кислородом. Кроме того, система с жидким кислородом должна расширяться, что приводит к потере кислорода, когда она не используется.Недавние достижения позволили миниатюризировать концентраторы кислорода, которые можно носить с собой. Ограничение этих устройств — время автономной работы.
Устройства сохранения кислорода
Устройства сохранения кислорода контролируют поток кислорода от источника к пациентам. Большинство кислородных систем доставляют кислород непрерывно. Устройство, сохраняющее кислород, обеспечивает кислород только тогда, когда пациент вдыхает, тем самым резко сокращая отходы, обеспечивая при этом тот же F DO 2 .Это позволяет пациенту использовать портативное кислородное устройство в течение более длительного периода. Не все пациенты детского размера могут использовать эти кислородосохраняющие устройства, потому что им требуется триггер, чтобы отделить вдох от выдоха. Эти пороги срабатывания могут быть слишком сложными для использования маленькими педиатрическими пациентами, поэтому следует соблюдать осторожность при выборе устройства для сохранения кислорода.
Эти пороги срабатывания могут быть слишком сложными для использования маленькими педиатрическими пациентами, поэтому следует соблюдать осторожность при выборе устройства для сохранения кислорода.
Future
Автоматизация доставки кислорода
Как мы уже говорили, кислородная терапия является стандартом лечения и с момента ее открытия спасла бесчисленное количество жизней.Мы понимаем преимущества и риски кислородной терапии, но что нас ждет в будущем? Одним из уязвимых мест в нашей современной практике кислородной терапии является ручное титрование / дозирование. Такое ручное титрование часто приводит к гипоксемии или гипероксемии. В статье Клэра и др. 107 показано, что в условиях интенсивной терапии с высочайшим уровнем мониторинга пациентов клиницисты достигают своих целей по титрованию только в 64% случаев. Эта неспособность адекватно достичь целей оксигенации кажется неприемлемой и побудила группы разработчиков разработать и изучить применение автоматического титрования кислорода. Первоначально эта автоматизация была ограничена инвазивной и неинвазивной вентиляцией, обслуживающей новорожденных 108,109 и взрослых пациентов, 39 , но теперь она перешла на другие формы доставки кислорода. 110 Эти устройства смогли значительно улучшить S pO 2 в заданном целевом диапазоне при одновременном снижении рабочей нагрузки, связанной с рутинным ручным титрованием. Эта технология может улучшить оказание медицинской помощи и повысить ее эффективность; однако, к сожалению, в Соединенных Штатах их нет.Необходимы дальнейшие исследования для оценки этой технологии у младенцев и детей старшего возраста.
Первоначально эта автоматизация была ограничена инвазивной и неинвазивной вентиляцией, обслуживающей новорожденных 108,109 и взрослых пациентов, 39 , но теперь она перешла на другие формы доставки кислорода. 110 Эти устройства смогли значительно улучшить S pO 2 в заданном целевом диапазоне при одновременном снижении рабочей нагрузки, связанной с рутинным ручным титрованием. Эта технология может улучшить оказание медицинской помощи и повысить ее эффективность; однако, к сожалению, в Соединенных Штатах их нет.Необходимы дальнейшие исследования для оценки этой технологии у младенцев и детей старшего возраста.
Преоксигенация для интубации
Интубация трахеи при критическом заболевании связана с серьезными опасными для жизни осложнениями, часто связанными с гипоксемией. Чтобы уменьшить эти осложнения, рекомендуется преоксигенация перед интубацией. У пациентов с тяжелой гипоксемией, требующей неинвазивной вентиляции или высокого уровня кислорода, снятие маски для процедуры подвергает пациента воздействию более низкого F DO 2 , что может привести к гипоксии. HFNC может продолжать обеспечивать высокий уровень кислорода во время интубации. Это привело к созданию продолжающихся исследований для оценки безопасности и эффективности использования HFNC во избежание гипоксии у тяжелобольных. 111,112 HFNC во время интубации кажется многообещающим, но необходимы дальнейшие исследования в педиатрии.
HFNC может продолжать обеспечивать высокий уровень кислорода во время интубации. Это привело к созданию продолжающихся исследований для оценки безопасности и эффективности использования HFNC во избежание гипоксии у тяжелобольных. 111,112 HFNC во время интубации кажется многообещающим, но необходимы дальнейшие исследования в педиатрии.
Внутривенная оксигенация
Еще одна развивающаяся концепция — это доставка кислорода внутривенно. Kheir и др. 113 смогли разработать суспензию пены для инъекций, содержащую самособирающиеся микрочастицы на основе липидов, инкапсулирующие ядро из чистого газообразного кислорода для внутривенной инъекции.Когда микрочастицы вводили внутривенно гипоксичным кроликам, сатурация артериальной крови увеличивалась в течение нескольких секунд до почти нормального уровня. Это обнадеживающая демонстрация ситуаций гипоксемии, показывающая, что животные могут выжить и оставаться здоровыми после 10–15 минут полной асфиксии. Однако, прежде чем вы услышите «пройдите IVO 2 », потребуются дополнительные исследования для оценки удаления CO 2 , метаболизма липидных микрочастиц кислорода и возможных долгосрочных эффектов инфузий.
Резюме
Нет сомнений в том, что кислородная терапия важна и спасла многие жизни. Введение кислорода следует рассматривать так же, как и другие препараты, и его следует титровать до измеренной конечной точки, чтобы избежать чрезмерного или неадекватного дозирования. Отсутствие кислорода может иметь пагубные последствия; однако продолжение кислородной терапии, когда она больше не показана, может продлить госпитализацию и увеличить стоимость лечения. Кислородная терапия — это один из аспектов доставки кислорода. При оценке эффективности кислородной терапии необходимо убедиться, что содержание кислорода и сердечный выброс адекватны.Выбор устройства жизненно важен в педиатрии, потому что не только размер наших пациентов является переменной величиной, но и то, что они будут носить, является дополнительным фактором. Кислородная терапия имеет несколько физиологических эффектов и токсичностей, аналогичных таковым у взрослых. Тем не менее, есть несколько различий, пренебрежение которыми может привести к компромиссу (например, плохая перфузия, врожденный порок сердца, ретинопатия недоношенных у недоношенных) и / или травме головного мозга.
Обсуждение
Berlinski:
Я просто хотел бы сделать комментарий и задать пару вопросов.Во-первых, по моему опыту, я часто вижу, что O 2 не рассматривается как лекарство, поскольку вам не нужно удалять его из автоматической системы распределения лекарств, и вы можете увеличивать и уменьшать его. Поставщики медицинских услуг вносят множество изменений, иногда без учета других вещей, о которых вы упомянули. Вы упомянули еще кое-что, что меня беспокоит, по крайней мере, когда речь идет о HFNC. Практики склонны игнорировать максимальный поток, рекомендованный производителем для канюли определенного размера.Эти врачи игнорируют тот факт, что диаметр носовой канавки является определяющим фактором максимального потока и что любое превышение этого значения приводит к возникновению противодавления и возможным несчастным случаям. Было очень сложно понять людей, использующих эти устройства. Вопрос в том, как вы справляетесь с кормлением во время приема HFNC? Это проблема, особенно для младенцев и детей раннего возраста с бронхиолитом. Насколько низкий поток считается безопасным для перорального кормления? На конференции Американского торакального общества в 2016 году было проведено несколько исследований на животных, которые показали, что поток до 4 л / мин может быть безопасным.Что делают другие? Это всегда обсуждают педиатры, логопеды и все, кто ухаживает за этими пациентами.
Насколько низкий поток считается безопасным для перорального кормления? На конференции Американского торакального общества в 2016 году было проведено несколько исследований на животных, которые показали, что поток до 4 л / мин может быть безопасным.Что делают другие? Это всегда обсуждают педиатры, логопеды и все, кто ухаживает за этими пациентами.
Sweet:
Вопрос, на который я не получил ответа, — каковы самые низкие уровни насыщения, которые мы должны терпеть? Чтобы компенсировать снижение S aO 2 на 5%, вам нужно только увеличить сердечный выброс на аналогичную величину. Пациенты, которые живут с сатурацией в 80-е годы, также со временем увеличивают свой гемоглобин. Нашли ли вы что-нибудь в литературе, чтобы поддержать определение нижнего предела насыщения для пациентов с острым бронхиолитом?
Уолш:
Я не нашел никаких доказательств, другими словами, испытание, которое действительно сравнивало это.Я нашел много практики, особенно в отношении ПРЛ и легочного сердца; при насыщении <90 у людей больше шансов заболеть легочным сердцем, но не у 92. Я был удивлен, увидев в группе PALICC 1 — и, поскольку Ира [Шейфец] был частью этой группы, он, возможно, может прокомментировать это — I был удивлен, увидев, что они действительно делают 92, потому что для меня это также должно происходить из вашего требования F IO 2 . Другими словами, если вам требуется 24% O 2 , чтобы поддерживать насыщенность на уровне 92, это, вероятно, для меня нормально, но если требуется 100% O 2 , чтобы поддерживать вас на уровне 92, возможно, 88 или 85 — это нормально.Я думаю, мы должны уравновесить этот токсический эффект O 2 .
Cheifetz:
Я рассмотрю этот вопрос более подробно позже, но вы правы; Если вы посмотрите на рекомендации PALICC 1,2 для легких и умеренных повреждений легких, целевое насыщение кислородом составляет 92%. Однако по мере того, как повреждение легких становится более серьезным, рекомендуемая (по мнению экспертов) цель насыщения снижается в зависимости от предполагаемых рисков и преимуществ. К сожалению, в педиатрии нет точных данных, позволяющих определить абсолютные пороговые значения для целевых показателей насыщения кислородом относительно того, что безопасно, а что нет.К сожалению, за исключением экстраполяции некоторых данных о новорожденных и взрослых, мы все еще остаемся с экспертным мнением.
Stokes:
Одна из вещей, с которыми я до сих пор борюсь, это то, что вы упомянули о токсичности высокого F IO 2 и когда мы попадаем в ситуации, когда нам необходимо длительное высокое F IO 2 . В какой-то момент очень высокая концентрация кислорода (даже при низкой насыщенности) повреждает легкое без всякой надежды на выздоровление, но я не верю, что у нас есть надежные данные ни об уровне F IO 2 , ни о продолжительности, когда дальнейшая терапия бесполезна. .
Walsh:
Нет, на самом деле, на одном из первых слайдов говорилось о различных типах гипоксемии: острой, хронической и тому подобных. Я думаю, что это необходимо четко определить в исследованиях гипоксемии. Часто бывает острая гипоксемия, при которой цель в 88 или 85 по мнению экспертов в течение менее недели, и когда вы балансируете высокие значения F IO 2 для поддержания этих более низких значений насыщения. Но хронически, когда это длится месяцами, мне интересно, нет ли каких-то негативных эффектов.Я знаю, что у взрослых исследования хронической гипоксии в 80-е годы, требующие терапии O 2 , показали пользу домашней терапии O 2 на протяжении многих лет. Я ничего не знаю в педиатрии, поэтому я поместил эту таблицу туда, потому что я думаю, что нам нужно смотреть именно так: острое или хроническое заболевание в конкретных исследованиях?
Panitch:
Возвращаясь к вашим вопросам о минимальной безопасной насыщенности, я думаю, вы должны принять во внимание тип пациента, о котором вы говорите.Ребенок без основного кардиореспираторного заболевания с острой гипоксемией может довольно хорошо переносить более низкие сатурации в течение нескольких дней, тогда как у младенца с ПРЛ эти более низкие сатурации могут иметь больше последствий в отношении давления в легочной артерии и функции дыхательных путей. Точно так же, назначая хроническую дополнительную терапию O 2 , мы знаем, что эпизодическая гипоксемия у младенцев с БЛД может приводить к замедлению роста, и мы должны учитывать это также с точки зрения самого низкого безопасного насыщения.Некоторые люди отучивают детей от дополнительного O 2 , используя постепенное уменьшение потока, тогда как другие могут выбрать постепенно увеличивающиеся блоки перерыва в дополнительном O 2 . Когда мы говорим о хронической терапии O 2 , есть ли лучшая стратегия для отмены?
Walsh:
Это одна из вещей, которые меня немного беспокоят с HFNC: я собираюсь стоять здесь через 10 лет и читать еще одну из этих лекций, и мы обнаруживаем, что HFNC действительно продлевает пребывание .Потому что прямо сейчас я думаю, что люди не знают, как отучить от этого, что возвращается к комментарию Ариэля [Берлински] о том, как вы повышаете уровень, но также как вы снижаете уровень терапии? У некоторых людей нет рифмы или причины: «О, я пью 1 литр в день». Что ж, если вы растянете это на 16 л, это будет за 16 дней до того, как вы действительно оторветесь. Или когда можно перейти к 5 л и перейти к простому O 2 и тому подобное. К сожалению, я не нашел в литературе ничего о том, как усилить или деэскаларовать.Я также думаю, что эскалация важна, потому что я хотел бы, чтобы мы потенциально перешли к вентиляции с положительным давлением, когда мы перейдем на более высокие уровни F IO 2 , вместо того, чтобы просто сидеть там на 80% O 2 на HFNC только потому, что мы может. Я думаю, что это может быть нормально в краткосрочной перспективе, но я боюсь, что у нас возникнут проблемы, если мы потом кого-то интубируем. У нас были некоторые негативные события, в которых они были на высоком уровне F IO 2 и HFNC, а затем вы выполняете быструю последовательную интубацию, и они разваливаются и даже останавливаются, потому что вы не можете преоксигенировать их и вы не можете проветривать их лучше, чем то, что они делают самостоятельно, с высоким уровнем O 2 .Так что это становится проблематичным. Когда дело доходит до редукции, особенно в неонатальном мире, в клинике они обычно более методичны; приходите, отучайте и сделайте испытания. Я видел одно исследование, в котором они провели 30-минутную пробу без кислорода, чтобы определить, упадет ли их S pO 2 ниже 92% с активностью. Если оно не опускалось ниже 92, они отключали их от O 2 и проверяли через неделю, чтобы убедиться, что все в порядке. Я тоже занимаюсь большими данными, но одна из вещей, которые меня очень интересуют, — это мониторинг дома.Другими словами, если вы примете подобное решение в клинике, сможете ли вы действительно иметь пульсоксиметр, который может отправлять вам эти данные в течение следующей недели, чтобы им не приходилось возвращаться, если все в порядке? Если вы не получите записки от системы, если вы ее получите, и вы считаете, что все в порядке. Сейчас это развивающийся процесс с носимыми устройствами и подобными вещами, которые я считаю захватывающими, по крайней мере, для взрослых. Эта технология еще не дошла до педиатрии, но, надеюсь, дойдет до нас.
Cheifetz:
Прошу прощения, если этот вопрос перекликается с предыдущим. Вы представили отличные данные о бронхиолите и о том, как пульсоксиметрия связана с увеличением продолжительности пребывания. Точно так же я считаю, что у нас есть подгруппа пациентов с бронхиолитом, которые лечатся с помощью HFNC и могут в этом не нуждаться. Хотя точных данных нет, вполне вероятно, что мы держим некоторых из этих младенцев в отделении интенсивной терапии и, возможно, в больнице дольше, чем необходимо. Более того, мне интересно, не являются ли наши общие стратегии отлучения от HFNC, даже у тех, кто действительно получает пользу от этого подхода, слишком медленными (иногда болезненно медленными!), Что опять же увеличивает продолжительность пребывания в отделении интенсивной терапии и / или в больнице.Нам нужно больше данных, чтобы лучше руководствоваться нашими подходами к управлению. Есть мысли или комментарии?
Уолш:
Согласен. Часто это мучительно медленно, потому что я думаю, что мы не уверены в том, что делаем. Я думаю, что есть некоторые дополнительные преимущества, которые выходят за рамки терапии O 2 . Увлажнение — одно из таких преимуществ; мы называем наши больницы лечебной средой, но в ней самый сухой воздух. Пациенты, использующие простой O 2 , даже несмотря на то, что мы устанавливаем эти пузырьковые увлажнители в линию, они абсолютно не добавляют влажности в газовый поток.Не только это; они обезвожены, потому что перестали есть до того, как были госпитализированы по поводу респираторного заболевания. Итак, они обезвожены, и мы даем им сухой газ и тому подобное. С HFNC я пытаюсь поддерживать равновесие, так как это может быть полезно с точки зрения влажности. Кроме того, эффективность, так что вымывание мертвого пространства может действительно помочь им преодолеть болезнь, но меня очень беспокоит отлучение от груди, и мы просто не знаем, как быстро мы сможем это сделать. Или когда нам нужно обострить ситуацию.
Cheifetz:
Я хочу вернуться к первому пункту Ариэля, потому что я считаю, что вас слишком быстро отпустили, когда он спросил о ваших мыслях о кормлении и HFNC. Кайл [Редер] и я смотрели друг на друга во время этих комментариев, потому что это большая проблема для нас в Duke. Какие у вас есть представления о кормлении во время терапии HFNC, особенно у младенцев? Какие-нибудь рекомендации и / или предложения вы могли бы предложить?
Уолш:
Хотел бы я, но не знаю.Пара вещей, которые у меня не было времени показать, были измеренные давления, особенно в ушах, из-за осложнений, которые люди были обеспокоены тем, что HFNC слишком громкий и слишком большое давление. Они обнаруживают, что давление довольно низкое даже при более высоких потоках и даже у младенцев. Или сомнительно низкие уровни CPAP. Итак, я говорю людям, что если в вашей практике в вашем учреждении вы позволяете младенцам кормиться во время CPAP, то вы, вероятно, можете позволить им питаться HFNC. Если вы этого не сделаете, то, вероятно, не должны этого делать с другим, потому что ваша позиция, которую вы заняли, такова, что даже при низком уровне давления вам неудобно кормить.Я слышал, что в других местах используется частота дыхания, поэтому, если они слишком тахипноэтические даже на HFNC, вы бы этого не сделали, но если бы вы смогли нормализовать их частоту дыхания или получить ее в зоне, в которой вы чувствовали себя комфортно кормить кого-то, а затем поддерживать и кормить.
Rehder:
Чтобы добавить к этому, я думаю, что часто возникают 2 вопроса: Когда безопасно для перорального кормления? А когда безопасно энтеральное питание через желудочный зонд? Постпилорическое кормление, вероятно, является еще одним сценарием того, когда безопасно кормить при данном потоке.
Walsh:
Конечно, многие люди питаются через назогастральный зонд на CPAP и даже на довольно высоких уровнях CPAP. И постпилорический синдром, некоторые люди так делают. Мы твердо верим в это, по крайней мере, в нашем детском отделении интенсивной терапии. Болюсное кормление по сравнению с непрерывным — все это является предметом обсуждения, когда речь идет о кормлении с помощью CPAP или HFNC. Это сложный вопрос.
Fedor:
Пара замечаний о потоке, которые вы обсуждали. Я подумал, не могли бы вы их прокомментировать. Вы говорили о высоком потоке по сравнению с низким потоком, и я думаю, что те из нас, кто использует HFNC, знают, что, когда вы переходите к определенному низкому потоку, мы испытываем намного больше дождя в системе, и тогда у пациента могут быть осложнения, связанные с который.Когда вы говорите о более высоком потоке, я думаю, что, в зависимости от устройства доставки, вы должны учитывать тот факт, что некоторые из устройств имеют выдвижные окна, и нет звуковых сигналов, указывающих на то, что выдвижное отверстие имеет произошло, поэтому иногда мы даже не знаем, какой поток поступает к пациенту. Не могли бы вы это прокомментировать?
Уолш:
Да, системы разные, и я думаю, что это то, что мы должны рассматривать как профессию там, где нам нужен дополнительный мониторинг.Некоторые системы имеют выдвижные элементы, а некоторые — более высокие, которые вы почти никогда не превзойдете, если только не защемите их в перилах кровати. У некоторых есть звуковая сигнализация, и если ее отсоединить или защемить, она сработает. То же самое с уровнями воды и всем остальным. Некоторые системы говорят, что это просто O 2 , и придерживаются этого. Я не уверен, что это правильный ответ, но меня беспокоит, что если вы используете это в качестве респираторной поддержки выше простого O 2 , тогда это нужно контролировать.Есть много разных способов сделать это в будущем; мы гении, когда дело доходит до наблюдения за пациентами, поэтому мы можем подключить мониторы давления и другие подобные устройства для этого. Еще один комментарий о потоке и размере зубца; это еще один предмет, который горячо обсуждается. Некоторые люди считают, что нужно почти закрывать ноздри, а некоторые думают, что нет. Очевидно, что чем больше вы закрываете ноздри, тем большее давление в носоглотке вы можете оказать пациенту, но, возможно, меньше вымывания мертвого пространства, если вы думаете о своих эффектах типа Вентури, когда вы втягиваете больше чистого воздуха без CO 2 .Нам нужно подумать о более низком потоке, и когда мы вернемся к простому O 2 . Как я уже сказал ранее, я беспокоюсь, что это может продлить пребывание. Я понимаю, что практикующий терапевт думает, что мы уже заплатили за устройство, и в этом нет никакого вреда, и, во всяком случае, вероятно, хорошая влажность обеспечивается даже при этих более низких потоках; почему бы не оставить их, пока они не будут готовы к снятию? Но если у вас возникают такие осложнения, как дождь и плевки, или это мешает им и удерживает их в своей комнате — другими словами, они не могут выбраться и передвигаться, — тогда я думаю, нам следует вернуться к простому O 2 .
Footnotes
Archivos de Bronconeumología
Archivos de Bronconeumologia — это научный журнал, который преимущественно публикует перспективные оригинальные исследовательские статьи, содержание которых основано на результатах, касающихся нескольких аспектов респираторных заболеваний, таких как эпидемиология, патофизиология, клиники, хирургия и фундаментальные исследования. Другие типы статей, такие как обзоры, редакционные статьи, несколько специальных статей, представляющих интерес для общества и редколлегии, научные письма, письма в редакцию и клинические изображения, также публикуются в журнале.Это ежемесячный журнал, который публикует в общей сложности 12 выпусков и несколько приложений, которые содержат статьи, относящиеся к разным разделам.
Все рукописи, поступающие в Журнал, оцениваются редакторами и отправляются на экспертное рецензирование, в то время как их обрабатывает редактор и / или заместитель редактора из группы. Журнал издается ежемесячно на испанском и английском языках. Таким образом, приветствуется представление рукописей, написанных на испанском или английском языках. Переводчики, работающие в журнале, берут на себя соответствующие переводы.
Рукописи будут представлены в электронном виде с использованием следующего веб-сайта: https://www.editorialmanager.com/ARBR/, ссылка на который также доступна через главную веб-страницу Archivos de Bronconeumologia.
Доступ к любой опубликованной статье на любом языке возможен через веб-страницу журнала, а также из PubMed, Science Direct и других международных баз данных. Кроме того, журнал также присутствует в Twitter и Facebook. Журнал выражает голос Испанского респираторного общества пульмонологии и торакальной хирургии (SEPAR), а также других научных обществ, таких как Латиноамериканское торакальное общество (ALAT) и Иберийско-американская ассоциация торакальной хирургии (AICT).
Авторы также могут присылать свои статьи в сопутствующем заголовке журнала в открытом доступе — Open Respiratory Archives .
Преоксигенация и оксигенация апноэ с использованием назальной канюли
0
Отправная точка: мы плохо справляемся с преоксигенацией
0
Мы могли бы лучше преоксигенировать пациентов перед экстренной интубацией. По моему опыту, наиболее часто используемым устройством для преоксигенации является маска с клапаном-мешком, имеющая множество недостатков.Мы часто соглашаемся с плохой герметизацией маски, пытаясь сохранить бережное отношение к спящим пациентам. Многие маски не обеспечивают кислородом, если оператор не сжимает резервуар синхронно с дыханием пациента, что может быть трудно координировать. В качестве альтернативы можно использовать клапаны PEEP для обеспечения доставки кислорода, но этот подход требует хорошей герметизации маски и используется недостаточно. Оператор обычно отвлекается на другие задачи. Конечный результат часто оказывается неоптимальным.
Преоксигенация имеет решающее значение для экстренной проходимости дыхательных путей.Увеличивает безопасное время апноэ до десатурации. Кроме того, хорошая преоксигенация является предпосылкой для эффективной оксигенации апноэ (оксигенация апноэ зависит от высокой концентрации кислорода, идущего от носовой канюли к альвеолам). Сочетание высококачественной преоксигенации с оксигенацией при апноэ может действительно продлить время безопасного апноэ и повысить эффективность первого прохода.
0
Существуют лучшие альтернативы вентиляции с использованием маски с мешком, но они проблематичны с точки зрения логистики
0
Есть много эффективных способов преоксигенации пациентов.Задача состоит в разработке системы, достаточно простой, чтобы хорошо работать в аварийной ситуации. Когда у вашего пациента начинается рвота, происходит самопроизвольная экстубация, развивается брадикардия и снижается насыщенность до 70%, вам не нужно искать специальное оборудование или настраивать что-то необычное. Два из лучших подходов — это неинвазивная вентиляция или маска без респиратора, но даже эти системы могут быть сложными для работы под принуждением.
0
Неинвазивная вентиляция отлично подходит для преоксигенации.Однако в чрезвычайных ситуациях это сложно организовать с точки зрения логистики. В зависимости от того, кто является респираторным терапевтом, они могут попытаться убить вас («Вы хотите, чтобы я поместил пациента на BiPap на десять минут, чтобы мы могли снять его, когда вы интубируете?»).
Другой подход заключается в использовании маски резервуара без ребризера с максимально высокой скоростью потока (Weingart & Levitan 2012). Это отличный метод, но он включает в себя манипулирование тремя устройствами (лицевой маской с резервуаром, носовой канюлей для оксигенации апноэ и, если необходимо, маской с клапаном-мешком).Если у вас нет трех доступных источников кислорода, может быть сложно убедиться, что каждое устройство подключено к кислороду в нужное время.
0
Назальная канюля для преоксигенации и апноэ-оксигенации: как это сделать
0
0
Почему это работает
0
В последнее время широкое распространение получили коммерческие системы назальных канюль с высоким потоком как способ обеспечить очень высокий уровень кислорода и небольшое количество ПДКВ. Это основано на подаче кислорода через носовую канюлю с высокой скоростью (т. Е. Поток 15-70 л / мин). Кислород нагревается и увлажняется для комфорта пациента.
При увеличении скорости потока обычной назальной канюли выше 15 л / мин и назальная канюля будет работать аналогичным образом.Подача 100% кислорода при потоке 30–45 л / мин должна обеспечивать эффективную концентрацию кислорода во вдыхаемом воздухе> 90%, что вполне достаточно для преоксигенации (2) (Ward 2013).
0
Преимущества
0
Основное преимущество этого подхода в том, что он чрезвычайно простой и быстрый. Единственные необходимые материалы — это назальная канюля и источник кислорода, который доступен повсеместно и часто уже прикреплен к пациенту. Для этого требуются секунды.Как только назальная канюля запущена, каждый может отвлечься на другие вопросы (лекарства, гемодинамика, оборудование и т. Д.). С точки зрения человеческого фактора все, что упрощает процесс интубации, уменьшит хаос и увеличит общую вероятность успеха.
Оксигенация при апноэ требует отличной преоксигенации и поддержания высокой концентрации кислорода, идущего от носовой канюли к альвеолам. Если держать носовую канюлю включенной на протяжении всего процесса, переход от преоксигенации к оксигенации апноэ происходит плавно, и высокие концентрации кислорода в верхних дыхательных путях не нарушаются.
0
Этот метод позволяет проводить преоксигенацию в некоторых очень сложных ситуациях. Преоксигенацию с помощью назальной канюли можно выполнить , когда пациент лежит на боку и активно рвёт. Этот метод можно использовать у пациентов, которые не могут принять маску из-за лицевой хирургии или травмы.
0
Недостатки и риски
0
Основным недостатком является то, что назальная канюля неудобна при такой скорости потока без нагрева или увлажнения.У тяжелобольных пациентов во время интубации часто наблюдается измененное психическое состояние, поэтому они могут на удивление хорошо переносить это. Пациенты, которые очень голодны по воздуху, также могут терпеть это. Немного подбадривания и наставничества могут помочь. Если это не удается, эффективны седативные средства, такие как кетамин (т.е. интубация с отсроченной последовательностью).
Для пациентов с обструкцией носа эта техника может быть проблематичной, хотя обструкция может реагировать на звуки труб из носа. На практике крайне редко обе ноздри закрываются в достаточной степени, чтобы повредить устройство с назальной канюлей с высоким потоком.
В зависимости от технических характеристик расходомера теоретически существует риск баротравмы. Коммерческие системы назальных канюль с высоким потоком обеспечивают скорость потока до 70 л / мин у взрослых с превосходной безопасностью — поэтому самая высокая безопасная скорость потока выше 70 литров / мин (3). Ориентация на расход 30-45 литров в минуту обеспечивает большой запас прочности. Многие расходомеры обеспечивают максимальный расход 60 л / мин (также обеспечивая запас прочности), но другие позволяют расход до 90–100 л / мин.Может оказаться полезным проверить характеристики расходомера, используемого в вашей больнице (см. Ниже). Если ваш расходомер достигает 90-100 л / мин, то его следует увеличить на значительную величину выше 15 л / мин, но не приближаться к максимальному расходу, чтобы достичь скорости потока 30-45 л / мин. (Перед тем как надеть канюлю на пациента, поэкспериментируйте с расходомером, чтобы понять, как звучит для при 15 л / мин по сравнению с максимальной скоростью потока, насколько сильно регулируется циферблат, и настройте его соответствующим образом.)
0
0
Другие виды использования кислорода через назальную канюлю с расходом 6-45 л / мин
0
Для пациента с обычной назальной канюлей, у которого внезапно обесцвечивается, немедленное регулирование скорости потока до 15 л / мин или выше может временно поддерживать оксигенацию при работе с более долгосрочным решением (например, неинвазивная вентиляция, коммерческий обогреваемый / увлажненный высокотехнологичный проточная назальная канюля, интубация и т. д.). Традиционное учение о том, что назальная канюля не может подниматься выше 6 литров в минуту или 15 литров в минуту, является мифом.Высокая скорость потока без нагрева и увлажнения, вероятно, должна быть ограничена короткими периодами времени, чтобы предотвратить раздражение носа. Тем не менее, это удобный и эффективный способ насыщать кислородом пациентов, терпящих бедствие.
0
Выводы
0
Кислород в носовой канюле с расходом примерно 30-45 л / мин — это простой, легкий, быстрый и очень эффективный подход к преоксигенации и оксигенации апноэ. Его можно настроить за секунды, и после установки он будет предварительно насыщать кислородом пациента, не требуя дальнейшего внимания.Главный недостаток заключается в том, что если пациент бодрствует и бодрствует, он может найти канюлю раздражающей и попытаться удалить ее. Этот метод особенно полезен в экстренных случаях, когда более сложное оборудование недоступно, когда есть всего несколько операторов или если нельзя использовать лицевую маску.
0
Примечания
(1) Независимо от того, насколько хорошо персонал осведомлен о оксигенации апноэ, в комнате всегда есть один человек, который попытается снять назальную канюлю, когда вы собираетесь интубировать (Закон Мерфи об оксигенации апноэ).Приклеивание канюли на место помогает напоминать всем, что канюля должна оставаться на месте на протяжении всей процедуры. Если кто-то все же попытается удалить канюлю, лента замедлит его настолько, чтобы вы могли вмешаться.
(2) Почему расход 30-45 л / мин? При расходе 15 л / мин обычно достигается высокая концентрация кислорода (в большинстве случаев, вероятно,> 85%). Однако, если у пациента высокая минутная вентиляция, ему, вероятно, потребуется более высокая скорость потока (например, если у пациента тахипноэ с минутной вентиляцией 15 л / мин, нереально ожидать, что все 15 л / мин кислорода сделают его путь от носовой канюли к альвеолам пациента).Кроме того, более высокая скорость потока может вызвать небольшое ПДКВ. В целом, может быть безопаснее ошибиться на более высокой стороне и увеличить скорость потока до диапазона 30-45 л / мин.
(3) Есть сообщения о баротравме у новорожденных и детей, и здесь, вероятно, необходимы более низкие скорости потока. У меня мало опыта и знаний в педиатрической популяции как у взрослого реаниматолога.
(4) Единственная проблема, которая могла бы реально возникнуть при баротравме, была бы, если бы у пациента была носовая канюля, работающая с очень высокой скоростью, и он интенсивно вентилировался с помощью маски клапана мешка одновременно ; Комбинация этих двух маневров может предотвратить обратный поток газа из верхних дыхательных путей и повысить давление.Чтобы этого никогда не произошло, ассистент должен уменьшить скорость потока через носовую канюлю до 15 литров в минуту после паралича пациента. Таким образом, если пациенту требуется реоксигенация с помощью маски с клапаном-мешком, будет работать только 15 л / мин, и это будет безопасно. Для преоксигенации может потребоваться высокая скорость потока, чтобы не отставать от внутренней минутной вентиляции пациента, но 15 л / мин вполне достаточно для оксигенации апноэ .
..
Комментарий эксперта от Скотта Вайнгарта
0
Поскольку это один из моих самых спорных постов, я попросил доктора Вейнгарта поделиться своими мыслями по этому поводу:
0
Ваш браузер не поддерживает это аудио
0
Мой ответ:
0
Безопасность высокопоточной назальной канюли
0
Безопасность применения высоких потоков газа к носу хорошо известна с точки зрения баротравмы, поскольку коммерческие устройства предназначены для подачи до 70 л / мин нагретого и увлажненного кислорода.Устройства Genius Generalour обеспечивают расход до 60 литров в минуту, и мы обычно без проблем используем этот расход в течение нескольких дней.
По иронии судьбы, назальная канюля с высоким потоком может быть более безопасной, чем некоторые другие общепринятые методы респираторной терапии. Рассмотрим, например, универсальную практику вентиляции интубированного пациента с помощью самонадувающегося мешка. Если пациенту с обструкцией дыхательных путей (т. Е. Астмой или ХОБЛ) интенсивно и часто вводят мешок, он легко может вызвать захват газа и высокое внутригрудное давление, что приведет к пневмотораксу или гипотонии.Если бы этот метод был внедрен сегодня, он, вероятно, встретил бы сильное сопротивление, потому что он обеспечивает неизвестной величины давления в легких.
0
Подача газа с высокой скоростью потока без нагрева и увлажнения вызывает раздражение носа. Однако это была незначительная проблема, поскольку большинство пациентов, которых мы интубируем, очень больны и уже не замечают этого. Экстренная интубация — это процедура с высокими ставками, сопряженная с риском смерти, аспирации, гипоксемии и травмы дыхательных путей.Если преходящее раздражение носа позволяет оптимизировать процедуру и уменьшить эти осложнения, это того стоит.
0
Эффективность подачи кислорода через носовую канюлю с высоким потоком для преоксигнирования
0
Эксперимент, который предлагает доктор Вейнгарт, хорошо спланирован. Подобные эксперименты были проведены с использованием увлажненной носовой канюли с высоким потоком. Поскольку концентрация кислорода в неувлажненной назальной канюле выше, чем в увлажненной назальной канюле (760 мм против713 мм), можно ожидать, что неувлажненная назальная канюля будет генерировать аналогичный или более высокий уровень кислорода. Единственная разница в том, что увлажненные системы с подогревом имеют носовые выступы немного другого размера.
Sim 2008 изучал дыхание тринадцати добровольцев в состоянии покоя, а также дыхание грудной клеткой, чтобы вызвать тахипноэ и имитировать респираторный дистресс. Эффективное вдыхаемое FiO2 измерялось с помощью канюли диаметром 10 см, проходящей через ноздри. Назальная канюля со скоростью потока 40 л / мин обеспечивает высокий FiO2 в обоих условиях.Обратите внимание, что в носовой канюле показатель FiO2 на выше, чем в лицевой маске без ребризера, рассчитанной на скорость потока 110 л / мин, которая предназначена для доставки достаточного количества кислорода для преоксигенации.
0
0
Chanques 2013 поместил пациентов на носовую канюлю с высоким потоком и измерил вдыхаемый трахеальный FiO2 с помощью канюли, помещенной через место трахеостомии. Носовая канюля с высоким потоком обеспечивает уровень вдыхаемого FiO2, близкий к 90%, при скорости потока 30-45 л / мин:
0
0
Нижняя линия? Коммерческая назальная канюля с высоким потоком при 30-45 л / мин обеспечивает около 90% вдыхаемого FiO2, в зависимости от того, насколько высок скорость потока (т.е.е. ближе к 45 л / мин повысит FiO2). При расходе 30 л / мин некоторые пациенты, дышащие с открытым ртом, получают меньшее количество кислорода. Требуются дальнейшие исследования, чтобы подтвердить это с помощью стандартных назальных канюль, определить необходимую скорость потока и изучить, как ее можно достичь с помощью расходомера. Тем не менее, это может быть улучшением по сравнению с маской с клапаном-мешком, которая обеспечивает FiO2 55-95% в идеальных условиях в зависимости от того, допускает ли модель маски унос комнатного воздуха (Kwei 2006).
0
Выводы
0
Экстренное лечение проходимости дыхательных путей требует немедленного лечения крайне нестабильных пациентов, зачастую без времени на подготовку. Очень важно подходить к этим ситуациям с организованным и методичным мышлением. Об алгоритмах прохождения дыхательных путей написано много. Однако часто этим пациентам угрожает гипоксемия, а не наличие или отсутствие дефинитивных дыхательных путей. Следовательно, также важно иметь методический подход к преоксигенации и оксигенации апноэ.
Ниже приведен пример одного из возможных алгоритмов экстренной преоксигенации и оксигенации при апноэ. Сочетание назальной канюли на 15 л / мин с лицевой маской без дыхания на 15 л / мин — отличный метод. Альтернативой является сочетание назальной канюли с маской с клапаном-мешком, оснащенной клапаном PEEP, который генерирует высокие уровни FiO2 и некоторое положительное давление для рекрутирования альвеол (Weingart 2012). Если эти подходы недоступны или не работают (например, из-за плохой герметизации маски), в качестве альтернативного подхода можно использовать увеличение скорости стандартной назальной канюли до 30-45 литров / минуту.
0
0
Приведенный выше алгоритм не включает некоторые мощные методы, которые может быть трудно внедрить в экстренной ситуации (например, неинвазивная вентиляция). Если бы эти подходы были вам доступны сразу, то ваш алгоритм был бы другим. Как и в случае интубации, существует множество возможных алгоритмов. Детали любого алгоритма менее важны, чем просто имеющий алгоритм с организованным подходом. Редко нужно переходить к планам A или B, но пациенты и обстоятельства различаются (например, пациенту с активной рвотой, который получает оральное отсасывание, может потребоваться преоксигенация исключительно через нос).Разработка собственного алгоритма, подходящего для вашей практики, — полезное упражнение для улучшения когнитивной готовности. Помните законы Мерфи:
0
0
Я хотел бы поблагодарить доктора Вейнгарта за то, что он поделился с нами своим опытом. Я нашел этот процесс очень информативным и надеюсь, что и другие тоже.
Изображение предоставлено: https://upload.wikimedia.org/wikipedia/commons/f/ff/Nasal_cannula.png
Джош — создатель PulmCrit.орг. Он доцент кафедры легочной медицины и реанимации в Университете Вермонта.
Последние сообщения Джоша Фаркаса (посмотреть все)
Кислородная терапия | Справка врача
Если у пациента тяжелая респираторная недостаточность или обструкция верхних дыхательных путей, может потребоваться обезопасить дыхательные пути путем интубации с помощью эндотрахеальной трубки ( Рисунок 7, ). Это позволит обойти большее количество черепных обструкций (ротоглотки, гортани, большей части трахеи), если трубку можно будет провести через непроходимую область.Это также позволит дополнить 100% кислородом при необходимости и механической вентиляцией легких для пациентов с тяжелым заболеванием легких или неспособностью вентиляции из-за нервно-мышечных причин. Эти пациенты требуют постоянного наблюдения и наблюдения во время интубации.
Если кислород подается более чем на несколько часов, он должен быть увлажнен (т. Е. Насыщен водяным паром), чтобы предотвратить высыхание дыхательных путей, особенно если носовые раковины обходятся с помощью назальных или трахеальных кислородных катетеров.Специально разработанные устройства, которые нагревают и увлажняют вдыхаемый воздух, доступны для размещения в контурах анестезии и вентиляции, но увлажнение кислорода в носовой полости или клетке может быть выполнено путем барботажа кислорода через камеру с дистиллированной водой.
Статья по теме: Острый респираторный дистресс: синий пациент
Пациенты, получающие кислородную терапию, должны находиться под тщательным наблюдением с использованием параметров физического обследования, таких как частота дыхания и усилие, цвет слизистой оболочки и частота сердечных сокращений, поскольку гипоксемия может вызвать тахикардию.Пульсоксиметрию или анализ газов артериальной крови можно использовать для подтверждения того, что пациент насыщается кислородом на приемлемом уровне с добавлением кислорода. Пульсоксиметрия — самый простой и наименее инвазивный метод. Следует использовать самую низкую концентрацию кислорода, которая поддерживает у пациента SpO 2 > 93% или PaO 2 > 80 мм рт. По мере улучшения основного состояния необходимо постепенно уменьшать кислородную добавку, обеспечивая при этом адекватную оксигенацию. Если адекватная оксигенация не может быть достигнута с помощью дополнительного кислорода на приемлемом или достижимом уровне, следует рассмотреть возможность интубации и вентиляции с положительным давлением с положительным давлением в конце выдоха.Длительная терапия высокими концентрациями кислорода (100% O 2 в течение> 24 часов или 60% O 2 в течение> 48 часов) связана с повреждением легких (т. Е. Кислородным отравлением). 8 Воспалительное повреждение вызывается токсичными метаболитами кислорода, включая свободные радикалы кислорода и молекулы супероксида. Клинически кислородное отравление трудно диагностировать, но изменения в легких аналогичны изменениям, наблюдаемым при остром респираторном дистресс-синдроме.







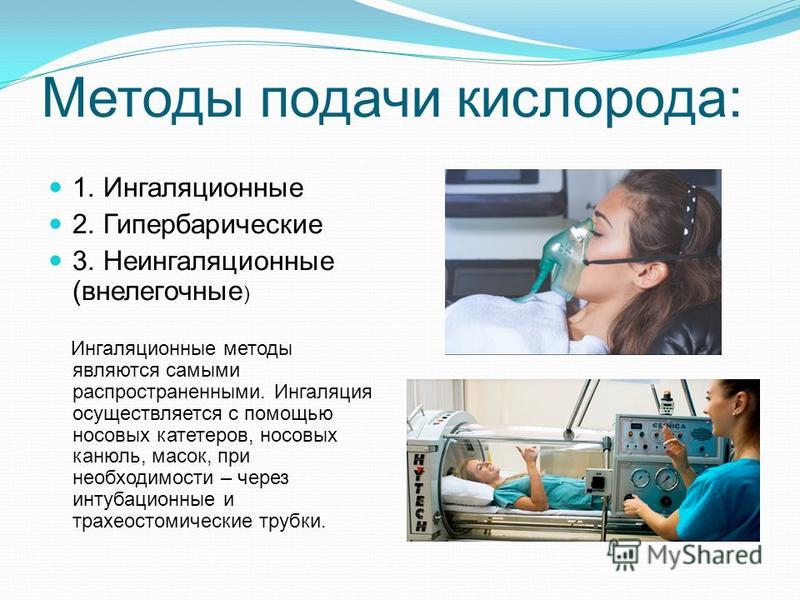


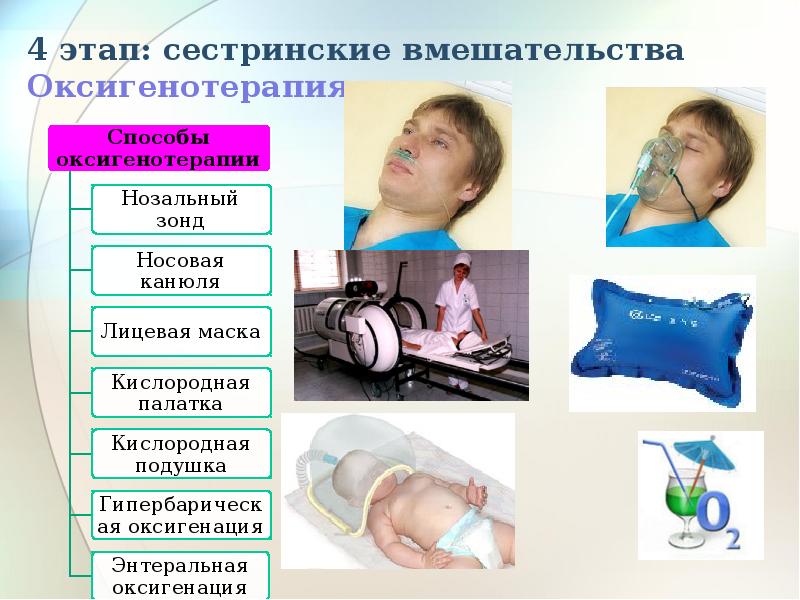

 , кончик пальца)
, кончик пальца)

 ст.) [32]
ст.) [32] 


 , Кох А., Радермахер П., Асфар П. Гипероксия в интенсивной терапии, неотложной помощи и периоперационной медицине: доктор Джекил или мистер Хайд? Обновление 2015 года. Энн Интенсивная терапия . 2015; 5
, Кох А., Радермахер П., Асфар П. Гипероксия в интенсивной терапии, неотложной помощи и периоперационной медицине: доктор Джекил или мистер Хайд? Обновление 2015 года. Энн Интенсивная терапия . 2015; 5 Банка Respir J . 2017; 2017 г.
Банка Respir J . 2017; 2017 г.
 Назальная канюля с высоким потоком: механизмы действия, показания для взрослых и детей. Cureus . 2018; 10
Назальная канюля с высоким потоком: механизмы действия, показания для взрослых и детей. Cureus . 2018; 10
 . Lung India . 2017; 34
. Lung India . 2017; 34 , Браун AFT. Учебник по неотложной медицинской помощи для взрослых, электронная книга .
, Браун AFT. Учебник по неотложной медицинской помощи для взрослых, электронная книга . . Lung India . 2017; 34
. Lung India . 2017; 34 Ланцет . 2018; 391
Ланцет . 2018; 391 789-799.
789-799. 15647. | Открыть в режиме чтения QxMD
15647. | Открыть в режиме чтения QxMD Д. Подробные обзоры по токсикологии .
Д. Подробные обзоры по токсикологии . Журнал дайвинга и гипербарической медицины . 2017; 47
Журнал дайвинга и гипербарической медицины . 2017; 47 Кислородная терапия с использованием назальной канюли с высоким потоком превосходит обычную кислородную терапию, но не по частоте интубации, чем неинвазивная механическая вентиляция: систематический обзор и метаанализ. Центр интенсивной терапии . 2017; 21 год
Кислородная терапия с использованием назальной канюли с высоким потоком превосходит обычную кислородную терапию, но не по частоте интубации, чем неинвазивная механическая вентиляция: систематический обзор и метаанализ. Центр интенсивной терапии . 2017; 21 год 1001 / jama.2020.9524. | Открыть в режиме чтения QxMD
1001 / jama.2020.9524. | Открыть в режиме чтения QxMD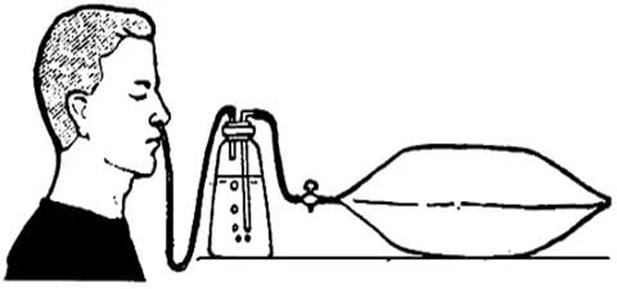
 4). Если через 5 минут в анализе газов артериальной крови PaO 2 все еще оставался> 13,5 кПа или (периферический) SaO 2 составлял ≥98%, кислород титровался в сторону насыщения кислородом (SaO 2 ) от 94 до 98%. , предпочтительно через носовую кислородную канюлю. Если пациент был госпитализирован с назальной кислородной канюлей и SaO 2 составлял ≥94% сразу после прибытия, кислород титровался до SaO 2 от 94 до 98%. Если SaO 2 было <94%, VM 40% с 10 L O 2 в минуту (FiO 2 = ± 0.4), и будет применяться та же процедура, что и описанная выше. Пациенты с известным хроническим обструктивным заболеванием легких (ХОБЛ) GOLD III или IV выбывали из исследования, если они становились гиперкапническими (PaCO 2 > 6,0 кПа или> 45 мм рт. Ст.) В первый час после прибытия. Этот порог был выбран после консультации с нашими пульмонологами для предотвращения респираторного ацидоза, вызванного относительной гипероксией, снижающей частоту дыхания.
4). Если через 5 минут в анализе газов артериальной крови PaO 2 все еще оставался> 13,5 кПа или (периферический) SaO 2 составлял ≥98%, кислород титровался в сторону насыщения кислородом (SaO 2 ) от 94 до 98%. , предпочтительно через носовую кислородную канюлю. Если пациент был госпитализирован с назальной кислородной канюлей и SaO 2 составлял ≥94% сразу после прибытия, кислород титровался до SaO 2 от 94 до 98%. Если SaO 2 было <94%, VM 40% с 10 L O 2 в минуту (FiO 2 = ± 0.4), и будет применяться та же процедура, что и описанная выше. Пациенты с известным хроническим обструктивным заболеванием легких (ХОБЛ) GOLD III или IV выбывали из исследования, если они становились гиперкапническими (PaCO 2 > 6,0 кПа или> 45 мм рт. Ст.) В первый час после прибытия. Этот порог был выбран после консультации с нашими пульмонологами для предотвращения респираторного ацидоза, вызванного относительной гипероксией, снижающей частоту дыхания. Значения насыщения кислородом измерялись с помощью неинвазивной пульсовой оксиметрии [Masimo Corporation, Калифорния, США], и если лечащий врач запрашивал газ артериальной крови, использовались PaO 2 , а также сатурация кислорода [ABL800 flex, Radiometer, Копенгаген, Дания ].
Значения насыщения кислородом измерялись с помощью неинвазивной пульсовой оксиметрии [Masimo Corporation, Калифорния, США], и если лечащий врач запрашивал газ артериальной крови, использовались PaO 2 , а также сатурация кислорода [ABL800 flex, Radiometer, Копенгаген, Дания ]. Когда пациент был помещен в палату сестринского ухода или реанимацию, те же параметры были собраны через 24 часа после прибытия в отделение неотложной помощи (T 4 ). Никаких советов по поводу нормоксии в отделении сестринского ухода или интенсивной терапии не давалось. Модифицированная оценка раннего предупреждения (MEWS) была рассчитана по прибытии и через 3 часа.
Когда пациент был помещен в палату сестринского ухода или реанимацию, те же параметры были собраны через 24 часа после прибытия в отделение неотложной помощи (T 4 ). Никаких советов по поводу нормоксии в отделении сестринского ухода или интенсивной терапии не давалось. Модифицированная оценка раннего предупреждения (MEWS) была рассчитана по прибытии и через 3 часа.
 45, No. 1, pp. 84–92, 2000.
45, No. 1, pp. 84–92, 2000. , Vol. 2007. 43, № 1. С. 40–45.
, Vol. 2007. 43, № 1. С. 40–45.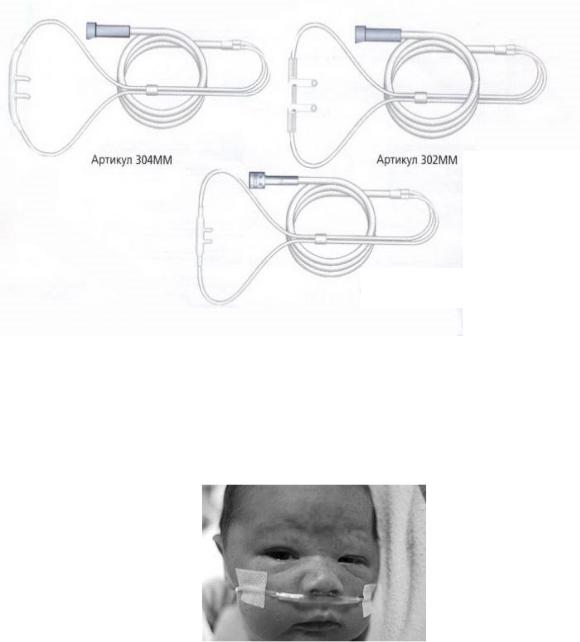 44, № 8, стр. 925–931, 1999.
44, № 8, стр. 925–931, 1999.
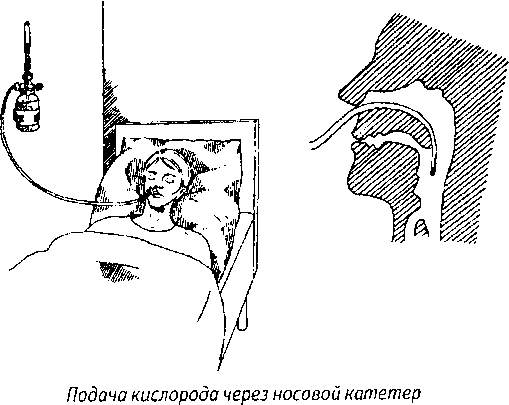 , Трепат, X., Пинто, П., и Навайс, Д., «Реакция автоматических устройств постоянного положительного давления в дыхательных путях на различные модели дыхания во время сна». , »Американский журнал респираторной медицины и реанимации, Vol. 166, стр. 469–473, 2002.
, Трепат, X., Пинто, П., и Навайс, Д., «Реакция автоматических устройств постоянного положительного давления в дыхательных путях на различные модели дыхания во время сна». , »Американский журнал респираторной медицины и реанимации, Vol. 166, стр. 469–473, 2002.