Гипотиреоз и гипертиреоз: симтомы и различия
Гипотиреоз и гипертиреоз.
Данные заболевания являются серьезными патологиями щитовидной железы, которые нарушают не только работу данного органа, но и других систем организма. Заболевания отличаются между собой, поэтому очень важно правильно распознать болезнь, чтобы грамотно назначить терапию и устранить симптомы нарушения.
Гипотиреоз
Состояние щитовидной железы, при котором происходит снижение выработки гормонов.
Причинами такого недуга могут быть:
- • Удаление части органа;
- • Аутоиммунное поражение;
- • Неспособность усваивать йод;
- • Генетическое нарушение.
Когда щитовидная железа здорова, она обеспечивает организм определенным количеством секрета. Если часть железы из-за болезни не участвует в синтезе, то вырабатываемых гормонов становится меньше.
В случае аутоиммунного поражения клетки иммунитета атакуют орган, тем самым разрушая тироциты. Это негативно сказывается на работе органа, что и приводит к нарушениям щитовидной железы.
Это негативно сказывается на работе органа, что и приводит к нарушениям щитовидной железы.
При врожденных нарушениях, ферменты, которые участвуют в синтезе белка, имеют дефект, из за которого йод не усваивается полностью. Это служит причиной того, что гормоны получаются неполноценными (не функционируют должным образом).
Различают три формы нарушения. Первая вызвана заболеванием органа Вторая- при нарушении деятельности гипофиза. Третья форма, связана с деятельностью гипоталамуса.
Симптомы
Первичная стадия гипотиреоза встречается почти у каждого человека, однако, человек обычно не знает о патологии (из-за отсутствия симптомов). На первой стадии процесса может наблюдаться снижение настроения, апатия, снижение работоспособности. На фоне страсса, в котором обычно находится современный человек, такие симптомы не настораживают. по окончанию первой стадии появляются отеки на лице, сухость и шелушение кожи, изменение речи (на несколько тонов ниже), ухудшается слух, возникают боли в суставах, дискомфорт в грудной клетке, слабость в мышцах. Перечень симптомов очень широк, при их появлении необходимо обратиться к врачу для диагностики.
Перечень симптомов очень широк, при их появлении необходимо обратиться к врачу для диагностики.
Гипертиреоз
Гипертиреоз это состояние, обратное гипотиреозу. Симптомы заболевания сильно отличаются, как и механизм развития болезни. В основе лежит гиперфункция щитовидной железы, говоря простым языком — вырабатывает слишком много гормонов. Попадая в кровь с избытком, они вызывают симптомы отравления, а метаболизм ускоряется в несколько раз.
Тиреотоксикоз — комплекс симптомов, который связан с серьезным нарушением здоровья.
Причинами такого недуга могут быть:
- • Длительный прием гормональных препаратов;
- • Различные отклонения щитовидной железы;
- • Переизбыток йода;
- • Другие причины.
Когда вам назначают гормональные средства, нужно четко соблюдать все рекомендации к применению и дозировки, иначе вы можете ввести свой организм в состояние искусственного гипертиреоза. Онкологическое поражение железы, диффузный токсический зоб и нарушение Пламмера также провоцируют чрезмерный синтез гормонов.
Среди других причин следует отметить: онкологическое поражение яичников, гипофиза, побочные действия лекарственных препаратов. Отклонению способствует депрессия, стресс, беременность.
Симптомы
В отличие от гипотиреоза, симптомы гипертиреоза заметны с самого начала. Это возбудимость, агрессивность, перепады настроения. Существуют и другие признаки: рассеянное внимание, нарушение сна, подверженность панике. При ощупывании наблюдается увеличение железы, из за чего часто возникает затруднение при глотании.
Отличия гипо от гипертиреоза:
- • Учащение пульса, повышенное сердцебиение;
- • Нарушение зрения;
- • Снижение веса при хорошем аппетите;
- • Перебои в менструальном цикле;
- • Потливость.
На фоне интоксикации организм пытается освободиться от избытка опасного вещества. Увеличивается сердцебиение, глазное яблоко увеличивается в объеме (происходит затруднение его вращения, а также появляется слезоточивость).
Из-за ускорения метаболизма, усвоение питательных веществ происходит быстрее, поэтому человек теряет вес, даже когда есть в привычном режиме. Для женщин это часто оборачивается трудностями в зачатии или прерыванием беременности.
Гипертиреоз и гипотиреоз взаимосвязаны — они могут сменять друг друга как различные стадии аутоиммунного процесса.
Переход между состояниями
Как мы уже упомянули, возможен переход от одного состояния к другому. Часто наблюдается ситуация, когда гипертиреоз переходит в гипофункцию (после усиленной выработки гормонов, происходит их замедленная выработка). На протяжении жизни человек может переносить несколько различных заболеваний щитовидной железы.
В случае когда гипотиреоз переходит в обратный процесс, это означает, что в организме активно стали вырабатываться антитела, и произошло переключение на другой аутоиммунный процесс.
При первых признаках нарушения деятельности вашего организма, следует обратиться к врачу-эндокринологу. В нашей многопрофильной клинике в Москве «Sante Clinic» работают опытные врачи эндокринологи. Обратившись к нам вы убережете себя от очередей, утомительного ожидания и невнимательного отношения. Мы находимся рядом с метро Полежаевская, Хорошёво и Октябрьское поле. Ждем вас в Sante Clinic.
В нашей многопрофильной клинике в Москве «Sante Clinic» работают опытные врачи эндокринологи. Обратившись к нам вы убережете себя от очередей, утомительного ожидания и невнимательного отношения. Мы находимся рядом с метро Полежаевская, Хорошёво и Октябрьское поле. Ждем вас в Sante Clinic.
Эндокринология
ГИПОТИРЕОЗ, ГИПЕРТИРЕОЗ — gb2mgn74.ru
Как понять, что щитовидная железа дала сбой, кто в зоне риска, как болеет Магнитогорск и спасают ли препараты с йодом. Разбираемся в теме с помощью врача-эндокринолога поликлиники №1 Мариной Марфиной.
Вместо пролога: щитовидная железа вырабатывает йодосодержащие гормоны: тироксин (Т4) и три-иодтиронин (Т3) и нейодированный гормон — тиреокальцитонин. Между центральной нервной системой, гипофизом и железой существует связь. При избытке йодсодержащих гормонов тиреотропная функция гипофиза понижается, а при их дефиците — повышается. Повышение продукции ТТГ приводит не только к усилению функции щитовидки, но и к её диффузным или узловым изменениям.
Про факторы риска и эндемичные районы
ВОЗ утверждает: каждый третий житель планеты страдает заболеваниями щитовидной железы, но это не значит, что в любой точке мира статистика по патологиям ЩЖ будет одинаковой. Целый ряд причин по отдельности и комплексно ведут человека в зону риска: избыточное или недостаточное потребление йода, нарушение обмена микроэлементов, дефицит белкового питания, генетика, беременность, курение, экология. Но основной фактор риска — дефицит йода. Общемировые показатели формируются жителями эндемичных районов. Почему район получает такое определение?
Жители приморских стран практически не сталкиваются с патологиями ЩЖ именно из-за достаточного поступления йода в организм. Это и большое количество морепродуктов в рационе, и наличие йода буквально в воздухе из-за близости моря. Общемировая статистика формируется населением именно эндемичных районов.
— Большая часть России относится к регионам с умеренным дефицитом йода, уточняет врач-эндокринолог поликлиники №1 Марина Марфина. — Экологическая обстановка крупных промышленных городов множественно воздействует на человека. В этой связи распространение патологии щитовидной железы можно рассматривать как маркер экологического благополучия или неблагополучия региона. Мы проживаем в эндемичном регионе. Это не только Челябинская область, но и соседняя Башкирия.
— Экологическая обстановка крупных промышленных городов множественно воздействует на человека. В этой связи распространение патологии щитовидной железы можно рассматривать как маркер экологического благополучия или неблагополучия региона. Мы проживаем в эндемичном регионе. Это не только Челябинская область, но и соседняя Башкирия.
На участке врача-эндокринолога на учёте стоят 600-650 человек. Превалируют пациенты 30-60 лет, женщин больше, чем мужчин. По группе беременных женщин – примерно 15% обследуемых с диффузным зобом (диффузное увеличение ЩЖ), узловой зоб довольно редок.
Становится ли с годами лучше? Нет, говорит эндокринолог, напротив, наблюдается рост заболеваний, и добавляет, что особую озабоченность и вопросы вызывает аутоиммунный, генетический фактор, который очень часто встречается у жителей одного из районов Башкортостана.
Про самонаблюдение и важность диагностики
Можно ли самому заподозрить, что начались неполадки с щитовидной железой? Да, но не всегда. Типичными проявлениями при гипотиреозе станут слабость, быстрая утомляемость, зябкость, появление отёков. Может увеличиться вес, появиться хриплость в голосе. Кожа и волосы станут сухими. Это то, что можно заметить самостоятельно. Список симптомов в изложении Марины Марфиной кажется бесконечным. Как врач она говорит о том, как сбой в работе щитовидки сказывается на всех системах: нервной, сердечно-сосудистой, желудочно-кишечной и репродуктивной. Кажется, каждый человек, особенно старшего возраста, найдёт у себя отражение большей части списка. «Но, — замечает Марина Сергеевна, — подтвердить или опровергнуть гипотиреоз поможет определение уровня тиреотропного гормона (ТТГ). Важно, что наличие нормального уровня ТТГ практически полностью исключает нарушение функции щитовидной железы».
Типичными проявлениями при гипотиреозе станут слабость, быстрая утомляемость, зябкость, появление отёков. Может увеличиться вес, появиться хриплость в голосе. Кожа и волосы станут сухими. Это то, что можно заметить самостоятельно. Список симптомов в изложении Марины Марфиной кажется бесконечным. Как врач она говорит о том, как сбой в работе щитовидки сказывается на всех системах: нервной, сердечно-сосудистой, желудочно-кишечной и репродуктивной. Кажется, каждый человек, особенно старшего возраста, найдёт у себя отражение большей части списка. «Но, — замечает Марина Сергеевна, — подтвердить или опровергнуть гипотиреоз поможет определение уровня тиреотропного гормона (ТТГ). Важно, что наличие нормального уровня ТТГ практически полностью исключает нарушение функции щитовидной железы».
Гипертиреоз даёт список симптомов не меньше, но, пожалуй, самые яркие — повышенная раздражительность, плаксивость и похудение на фоне повышенного аппетита. А ещё потливость, выпадение волос, дрожь в руках, снижение либидо.
Как правило, доминирует несколько тревожных проявлений. Это уже повод обратиться к специалисту за точной постановкой диагноза. «Это важно ещё и потому, — уточняет эндокринолог, — что, к примеру, пациент с узловым зобом может вообще не иметь жалоб. Патологию выявляют анализы и УЗИ. Или у пожилых людей гипотиреоз может проявляться не внешними проявлениями, а нарушением ритма сердца. Сдают анализы – и получается такая картина по гормонам».
Вообще специалист способен по ряду признаков сходу определить патологию. Марина Марфина рассказывает, как пришла в стационар осмотреть женщину с анемией. И с порога увидела: у пациентки гипотиреоз.
– Как себя чувствуете?
– Слабость.
– А языком легко ворочаете?
– Тяжело разговаривать.
Про питание и йодированную соль
У россиянина редко на столе бывают морепродукты, недостаточно мяса и молочных продуктов. Оказывается, и овощи, даже выращенные на своём участке, не поставляют необходимый йод. Причина — малое содержание химического элемента в российских почвах. «Вся территория России дефицитна по йоду, его мало в почве, в воде, в растительной пище, — считает научный руководитель ФИЦ питания, биотехнологии и безопасности пищи академик РАН Виктор Тутельян. — И в ситуации недостатка богатых йодом биоресурсов, йодированная соль — основной путь профилактики заболеваний щитовидной железы».
Причина — малое содержание химического элемента в российских почвах. «Вся территория России дефицитна по йоду, его мало в почве, в воде, в растительной пище, — считает научный руководитель ФИЦ питания, биотехнологии и безопасности пищи академик РАН Виктор Тутельян. — И в ситуации недостатка богатых йодом биоресурсов, йодированная соль — основной путь профилактики заболеваний щитовидной железы».
Очень скоро на российских прилавках она будет только такой, мы писали об этом в В НАШЕЙ ГРУППЕ В ВКОНТАКТЕ.
Однако для некоторых групп населения нужна бОльшая поддержка. В сутки с пищей мы потребляем 60-80 мкг йода. Это всего треть от необходимых 150 мкг для взрослого человека. Беременная женщина должна получать ежедневно больше — 200-250 мг йода. Достичь этого баланса только с пищей не удастся.
– Для людей этих групп, — говорит Марина Марфина, — допустимы фармакологические средства, содержащие точно стандартизированную дозу йода. Это йодомарин, йодбаланс, калия йодид. Они имеют не только профилактическое, но и лечебное значение. Но самостоятельное назначение этих препаратов себе недопустимо. Особенно когда есть узловой зоб и пациент думает, «начну йод пить, всё рассосётся» (не люблю это выражение). Но йод может спровоцировать функциональную автономию узла, гиперфункцию щитовидной железы. Поэтому риск может превышать пользу.
Они имеют не только профилактическое, но и лечебное значение. Но самостоятельное назначение этих препаратов себе недопустимо. Особенно когда есть узловой зоб и пациент думает, «начну йод пить, всё рассосётся» (не люблю это выражение). Но йод может спровоцировать функциональную автономию узла, гиперфункцию щитовидной железы. Поэтому риск может превышать пользу.
Консультация специалиста необходима, ведь уже клинически, после осмотра пациента и пальпации щитовидной железы, можно рекомендовать препараты йода в профилактической дозе. Но только при отсутствии противопоказаний.
Пресс-служба ГАУЗ «Городская больница №2 г. Магнитогорск»
Иллюстрации — открытые источники.
Вторичный гипотиреоз у взрослых: диагностика и лечение | Киеня
Введение
Вторичный гипотиреоз (ВтГ) – клинический синдром, развивающийся вследствие недостаточной продукции тиреотропного гормона (ТТГ) при отсутствии первичной патологии самой щитовидной железы (ЩЖ), которая бы могла привести к снижению ее функции. В отличие от первичного гипотиреоза ВтГ одинаково часто диагностируется как у мужчин, так и у женщин; его распространенность в популяции, по разным данным, варьирует от 1 : 16000 до 1 : 100000 населения в зависимости от возраста и этиологии [1, 2].
В отличие от первичного гипотиреоза ВтГ одинаково часто диагностируется как у мужчин, так и у женщин; его распространенность в популяции, по разным данным, варьирует от 1 : 16000 до 1 : 100000 населения в зависимости от возраста и этиологии [1, 2].
Выделяют врожденную и приобретенную формы ВтГ. Причиной казуистически редко встречающегося врожденного ВтГ, как правило, являются генетические нарушения в таких генах, как TRHR, POU1F1, PROP1, HESX1, SOX3, LHX3, LHX4 и TSHB [3]. Распространенность этой патологии по данным неонатального скрининга в Нидерландах составляет 1 : 16000, в Японии и Индиане (США) 1 : 160000 новорожденных [4–6]. Столь значительная разница может быть объяснена тем, что в Японии и США программа скрининга включает определение концентрации ТТГ и Т4, в то время как в Нидерландах интерпретация отношения ТТГ/Т4 проводилась с учетом содержания тироксин-связывающего глобулина (ТСГ).
Приобретенный ВтГ у детей наиболее часто развивается при краниофарингиоме и вследствие ее хирургического и лучевого лечения [2]. Так, по данным E.N. Gonc и соавт., ВтГ развивается у 75% пациентов. При этом дефицит гормона роста (ГР) наблюдается в 100% случаев, а дефицит гонадотропинов – в 80% случаев [7].
Так, по данным E.N. Gonc и соавт., ВтГ развивается у 75% пациентов. При этом дефицит гормона роста (ГР) наблюдается в 100% случаев, а дефицит гонадотропинов – в 80% случаев [7].
У взрослых за крайне редким исключением встречается приобретенный ВтГ, основными причинами которого являются опухоли гипоталамо-гипофизарной области, а также состояния после оперативного и лучевого воздействия на гипоталамо-гипофизарную область [8]. Так, более чем в 50% случаев причиной приобретенного ВтГ являются гормонально активные и неактивные макроаденомы гипофиза [11]. После лучевой терапии опухолей головного мозга ВтГ развивается в 65% случаев, причем произойти это может спустя годы после проведенного лечения [9, 10]. Такое отсроченное развитие недостаточности ТТГ является одной из причин недооценки распространенности данной патологии. Не меньшее значение, вероятно, имеет отсутствие четких и общепринятых диагностических критериев ВтГ. Недостаточность тропных гормонов, как правило, развивается после лучевого воздействия на аденогипофиз в суммарной дозе 20 Гр и более.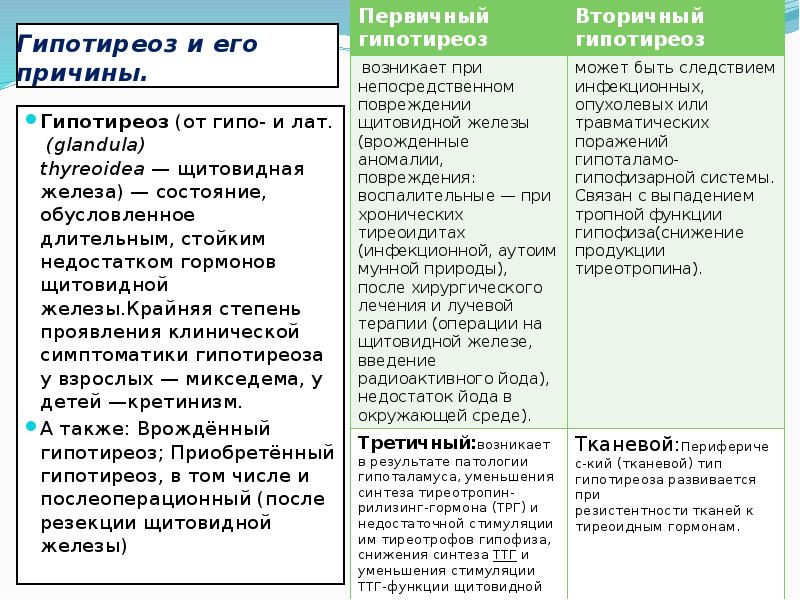 При этом поражение тиреотрофов имеет дозозависимый характер: по данным M.D. Littley и соавт., в течение 5 лет ВтГ развился у 9% пациентов, получавших лучевую терапию в суммарной дозе 20 Гр, и у 52% пациентов, получавших лучевую терапию в дозе более 40 Гр [12]. При краниоспинальном облучении возможно развитие так называемого смешанного гипотиреоза – термин впервые был введен S. Rose и соавт. и предполагает сочетанное радиационное поражение как гипоталамуса, так и щитовидной железы. Другой причиной развития ВтГ у взрослых может быть тяжелая травма головного мозга: распространенность гипотиреоза у таких пациентов составляет, по данным разных авторов, от 5 до 29%, что определяется тяжестью травмы, а также временем, прошедшим с ее момента [13–15].
При этом поражение тиреотрофов имеет дозозависимый характер: по данным M.D. Littley и соавт., в течение 5 лет ВтГ развился у 9% пациентов, получавших лучевую терапию в суммарной дозе 20 Гр, и у 52% пациентов, получавших лучевую терапию в дозе более 40 Гр [12]. При краниоспинальном облучении возможно развитие так называемого смешанного гипотиреоза – термин впервые был введен S. Rose и соавт. и предполагает сочетанное радиационное поражение как гипоталамуса, так и щитовидной железы. Другой причиной развития ВтГ у взрослых может быть тяжелая травма головного мозга: распространенность гипотиреоза у таких пациентов составляет, по данным разных авторов, от 5 до 29%, что определяется тяжестью травмы, а также временем, прошедшим с ее момента [13–15].
Причиной развития ВтГ у взрослых может быть поздно манифестирующая краниофарингиома: распространенность гипотиреоза у таких пациентов составляет около 40%, дефицит ГР – 80–90%, дефицит гонадотропинов – 70% и АКТГ – 40%. Оперативное лечение этих пациентов приводит в большинстве случаев к развитию гипопитуитаризма, при этом ВтГ развивается у 78–95% пациентов [8].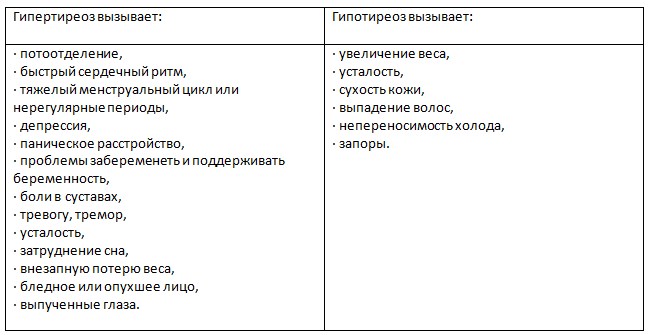
В последнее время в литературе появились сообщения о развитии недостаточности аденогипофиза на фоне терапии противоопухолевыми препаратами из группы ингибиторов цитотоксического Т-лимфоцит-ассоциированного антигена 4 (CTLA-4). У пациентов, получающих терапию этими моноклональными антителами, частота развития гипофизита достигает 10% [8]. Так, гипофизит, развившийся на фоне терапии ипилимумабом, характеризуется множественной недостаточностью тропных гормонов; у этих пациентов наиболее часто развивается ВтГ (до 90% случаев), реже вторичная надпочечниковая недостаточность и вторичный гипогонадизм [16].
Особенности клинической картины и диагностики ВтГ
Как и при первичном гипотиреозе, клинические проявления ВтГ неспецифичны. Их выраженность и характер зависят от этиологии, тяжести повреждения гипоталамо-гипофизарной области, наличия дефицита других тропных гормонов, а также возраста пациента в дебюте заболевания. Наиболее часто пациенты предъявляют жалобы на общую слабость, головную боль, подавленное настроение, непереносимость холода, сухость кожи, репродуктивные или сексуальные расстройства.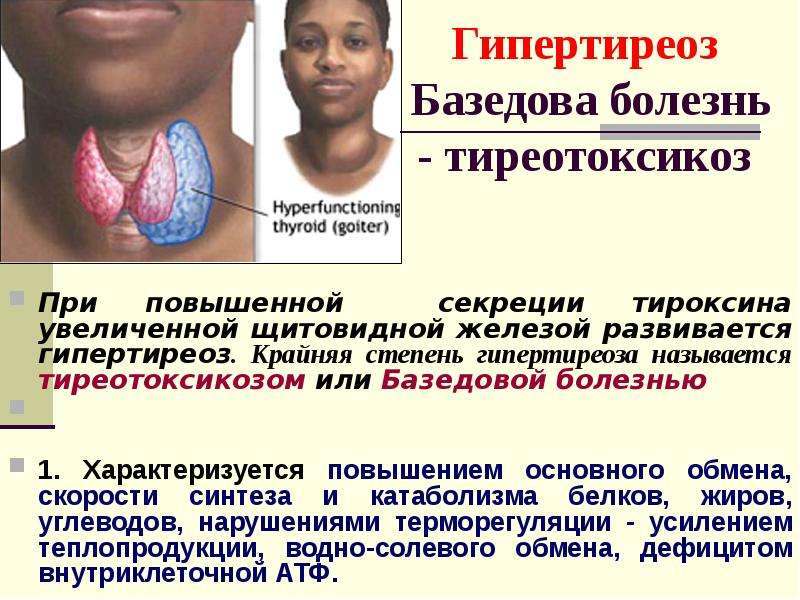 Выраженность симптомов при ВтГ, как правило, меньше, чем при первичном [8, 17]. По мнению ряда авторов, менее выраженные клинические проявления при ВтГ могут быть обусловлены сохраняющейся остаточной секрецией ТТГ, неизмененной ЩЖ, а также базальной физиологической активностью рецептора к ТТГ [18, 19].
Выраженность симптомов при ВтГ, как правило, меньше, чем при первичном [8, 17]. По мнению ряда авторов, менее выраженные клинические проявления при ВтГ могут быть обусловлены сохраняющейся остаточной секрецией ТТГ, неизмененной ЩЖ, а также базальной физиологической активностью рецептора к ТТГ [18, 19].
Изолированный ВтГ встречается крайне редко – в большинстве случаев он сопровождается недостаточностью других тропных гормонов (см. рисунок), что чаще всего и определяет клиническую картину [20, 21]. Представленная на рисунке “классическая” последовательность развития дефицита аденогипофизарных функций была описана во второй половине ХХ века и отражала соответствующий ей уровень лабораторной диагностики; на самом деле эта последовательность может быть совершенно любой и зависеть от использованных критериев – точек разделения в стимуляционных тестах.
Рисунок. “Классическая” последовательность нарушения секреции гормонов гипофиза на фоне роста опухоли гипофизарной области.
Диагностика ВтГ на основании клинической картины вызывает значительные трудности, и основную роль в этом плане играют лабораторные методы. Как правило, отправной точкой для обследования пациента на предмет ВтГ является анамнез хирургического вмешательства на гипоталамо-гипофизарной области или выявление крупной аденомы или краниофарингиомы, которые потенциально могут приводить к гипопитуитаризму. Реже ВтГ диагностируется при обследовании по поводу выявления низкой концентрации ТТГ (и Т4), определение которого проводилось без прямых показаний. Классическим лабораторным критерием диагностики ВтГ является сочетание низкой концентрации ТТГ и низкой концентрации Т4 в сыворотке крови, но эта ситуация, как выяснилось в 90-х гг. прошлого века, далеко не единственный возможный вариант: концентрация ТТГ при ВтГ может быть как низкой, так и нормальной и даже слегка повышенной; в последнем случае определяемый иммунометрически ТТГ не обладает биологической активностью, поскольку находится в гликозилированном состоянии [17, 22]. Впервые это было показано в работах итальянского эндокринолога Paolo Beck-Pecoz.
Впервые это было показано в работах итальянского эндокринолога Paolo Beck-Pecoz.
Тиреотропный гормон имеет в составе три N-концевые цепи (2 на α-субъединице и 1 на β-субъединице), которые в процессе трансляции гликозилируются при помощи специальных трансфераз. Получены данные о том, что механизм отрицательной обратной связи в системе гипофиз–ЩЖ реализуется в том числе путем изменения активности этих трансфераз. То есть тиролиберин (ТРГ), регулируя биосинтез ТТГ, влияет на высвобождение ТТГ и посттрансляционный процессинг его олигосахаридных цепей. Таким образом снижается как количество синтезируемого ТТГ, так и его биоактивность. Интересно, что при ВтГ, когда биологическая активность ТТГ снижена (низконормальная или низкая концентрация св.Т4 при нормальной или высокой концентрации ТТГ), длительное назначение ТРГ может приводить к восстановлению биологической активности ТТГ. Присутствие ТРГ необходимо для биосинтеза ТТГ, комплементарного рецептору на тиреоците [23, 24]. Таким образом, высоконормальный ТТГ или даже высокая концентрация ТТГ при низкой концентрации св. Т4 характерны для поражения на уровне гипоталамуса [22, 25].
Т4 характерны для поражения на уровне гипоталамуса [22, 25].
Основным критерием диагностики ВтГ является концентрация св.Т4. Исследование содержания в крови общего Т4 нецелесообразно, поскольку оно зависит от концентрации ТСГ, которая в свою очередь весьма изменчива. Так, концентрация ТСГ снижается с возрастом, при назначении препаратов андрогенов; увеличивается во время беременности, при приеме эстрогенов, оральных контрацептивов и тамоксифена. Кроме того, изменение концентрации ТСГ будет наблюдаться при нарушении функции печени, недостаточном питании и других заболеваниях [26].
После появления синтетического тиролиберина в 1969 г. в диагностике ВтГ стал использоваться стимуляционный тест с ТРГ. Несмотря на существование его различных препаратов (подкожные, для приема внутрь, внутримышечные, ректальные), при проведении стимуляционного теста применяется раствор для внутривенного введения, так как в этом случае может быть получен наиболее быстрый ответ на стимуляцию. В современной версии теста концентрацию ТТГ определяют через 20–30 и 60 мин после введения 200–500 мг ТРГ. На сегодняшний день не существует общепринятой точки разделения для стимулированного ТТГ, характеризующего нормальный ответ на ТРГ. Считается, что концентрация ТТГ около 10 мкЕд/мл на 20–30-й минуте теста и ее постепенное снижение примерно на 8 мкЕд/мл в течение последующих 30 мин может расцениваться как адекватная реакция. Однако повышение концентрации ТТГ уже более 5,5 мкЕд/мл рекомендуется трактовать как адекватный ответ. В случае гипофизарной недостаточности повышения концентрации ТТГ не происходит либо оно незначительно и сглажено. При гипоталамической недостаточности пик концентрации ТТГ отсрочен и приходится на 60-ю минуту [27, 28, 29]. Именно стимуляционный тест с тиролиберином использовался S. Rose и соавт. для дифференциальной диагностики первичного и вторичного гипотиреоза при обследовании пациентов, получивших краниоспинальное облучение. При этом авторы указывают, что суточный ритм секреции ТТГ является более значимым при диагностике ВтГ, чем тест с тиролиберином.
В современной версии теста концентрацию ТТГ определяют через 20–30 и 60 мин после введения 200–500 мг ТРГ. На сегодняшний день не существует общепринятой точки разделения для стимулированного ТТГ, характеризующего нормальный ответ на ТРГ. Считается, что концентрация ТТГ около 10 мкЕд/мл на 20–30-й минуте теста и ее постепенное снижение примерно на 8 мкЕд/мл в течение последующих 30 мин может расцениваться как адекватная реакция. Однако повышение концентрации ТТГ уже более 5,5 мкЕд/мл рекомендуется трактовать как адекватный ответ. В случае гипофизарной недостаточности повышения концентрации ТТГ не происходит либо оно незначительно и сглажено. При гипоталамической недостаточности пик концентрации ТТГ отсрочен и приходится на 60-ю минуту [27, 28, 29]. Именно стимуляционный тест с тиролиберином использовался S. Rose и соавт. для дифференциальной диагностики первичного и вторичного гипотиреоза при обследовании пациентов, получивших краниоспинальное облучение. При этом авторы указывают, что суточный ритм секреции ТТГ является более значимым при диагностике ВтГ, чем тест с тиролиберином. Это связано с тем, что даже адекватное повышение концентрации ТТГ на фоне теста с тиролиберином не позволяет исключить наличие скрытого ВтГ, связанного с нарушением суточного ритма ТРГ и ТТГ и отсутствием ночных пиков секреции ТТГ. Авторы предлагают следующие критерии диагностики ВтГ: 1) нарушение суточного ритма секреции ТТГ; 2) недостаточный или отсроченный пик секреции ТТГ после введения ТРГ; 3) отсроченное снижение концентрации ТТГ после введения ТРГ. Присутствие хотя бы одного из вышеуказанных признаков расценивается как критерий наличия ВтГ [13].
Это связано с тем, что даже адекватное повышение концентрации ТТГ на фоне теста с тиролиберином не позволяет исключить наличие скрытого ВтГ, связанного с нарушением суточного ритма ТРГ и ТТГ и отсутствием ночных пиков секреции ТТГ. Авторы предлагают следующие критерии диагностики ВтГ: 1) нарушение суточного ритма секреции ТТГ; 2) недостаточный или отсроченный пик секреции ТТГ после введения ТРГ; 3) отсроченное снижение концентрации ТТГ после введения ТРГ. Присутствие хотя бы одного из вышеуказанных признаков расценивается как критерий наличия ВтГ [13].
Поскольку используемые в рутинной практике лабораторные методы позволяют достаточно точно определить концентрацию ТТГ и св.Т4, необходимость проведения стимуляционного теста с ТРГ существенно снизилась – по сути он является дополнительным шагом в подтверждении диагноза ВтГ. Кроме того, особенно у детей, введение ТРГ сопряжено с риском возникновения ряда нежелательных явлений (наиболее часто тошноты, гиперемии) [30]. Также следует учитывать существующие меж- и внутрииндивидуальные отличия ответа ТТГ на введение ТРГ, ответ также может зависеть от пола, возраста, адекватности синтеза других гормонов гипофиза, что еще больше усложняет интерпретацию теста с ТРГ [31].
Таким образом, на сегодняшний день в основе диагностики ВтГ лежит одновременное определение концентрации св.Т4 и ТТГ.
Заместительная терапия при ВтГ
Как и при первичном гипотиреозе, для лечения ВтГ используется монотерапия левотироксином, коррекция дозы которого традиционно осуществляется под контролем содержания св.Т4 в сыворотке крови. Так же, как и для диагностики ВтГ, определять концентрацию общего Т4 для оценки адекватности заместительной терапии в большинстве рекомендаций считается нецелесообразным, поскольку концентрация общего Т4 в большей мере, чем св.Т4, искажается рядом дополнительных факторов.
Известно, что у пациентов с компенсированным (по содержанию ТТГ) первичным гипотиреозом концентрация св.Т4 выше, чем у здоровых людей [33]. Таким образом, можно предположить, что для поддержания реального эутиреоза пациентам с ВтГ также требуется достижение более высокого содержания св.Т4, чем в референсном диапазоне.
Согласно рекомендациям Американской тиреоидной ассоциации (АТА), целью заместительной терапии при ВтГ служит поддержание концентрации св.Т4 в верхней половине референсного диапазона. Гипотетически целевой показатель концентрации св.Т4 может быть ниже для пожилых пациентов и пациентов с тяжелыми сопутствующими заболеваниями. Вместе с тем эти рекомендации носят эмпирический характер и не подкрепляются какими-либо данными проспективных исследований; они основаны на ряде небольших ретроспективных работ и одном непродолжительном рандомизированном исследовании, продемонстрировавшем снижение веса, индекса массы тела (ИМТ), содержания холестерина и креатинкиназы, а также уменьшение выраженности симптомов гипотиреоза у пациентов,
Тиреотоксикоз? — Институт онкоэндокринологии: ядерная медицина | радиогеномика
Основные причины тиреотоксикоза?
— автономная продукция гормонов щитовидной железы (как при диффузном или узловом токсическом зобе)
— прием избыточной дозировке гормонов щитовидной железы (Левотироксин)
Как часто и в каком возрасте встречается тиреотоксикоз?
Тиреотоксикоз различного генеза встречается у 2% взрослого населения, во всех возрастных группах (болезнью Грейвса заболевает примерно 1% женщин и в ~8-10 раз реже это заболевание встречается среди мужчин)
Как проявляется и чем опасен тиреотоксикоз?
Проявления тиреотоксикоза зависят от многих факторов:
- От степени повышения уровня гормонов щитовидной железой (Т4св.
 и Т3св.) в крови (степень снижения в крови уровня ТТГ к тяжести тиреотоксикоза не имеет отношения)
и Т3св.) в крови (степень снижения в крови уровня ТТГ к тяжести тиреотоксикоза не имеет отношения) - От возраста манифестации – в пожилом возрасте проявления тиреотоксикоза могут более «стерты»
- От наличия сопутствующих заболеваний, в первую очередь болезней сердца, что может серьезно усугубить симптомы со стороны сердечно-сосудистой системы
- При длительном отсутствии лечения тиреотоксикоза в сердечной мышце развиваются дистрофические изменения, которые проявляются нарушениями ритма сердца (фибрилляция и мерцание предсердий), в дальнейшем сердечной недостаточностью. Кроме того, стойкие изменения развиваются со стороны центральной нервной системы, костей, печени и других органов.
Как подтвердить наличие тиреотоксикоза?
При гормональном обследовании для тиреотоксикоза характерен сниженный уровень ТТГ (во всех случаях) и повышение уровня свТ4 и свТ3.
Что такое болезнь Грейвса и какова ее причина?
Болезнь Грейвса – это не болезнь щитовидной железы, а болезнь иммунной системы.
Первопричина болезни лежит вне щитовидной железы: стимулирующие антитела к рецептору ТТГ вырабатываются клетками иммунной системы, сама железа является основной мишенью. Другой мишенью часто оказываются клетки орбиты(глаза), в результате чего может развиваться эндокринная офтальмопатия.
Передается ли тиреотоксикоз по наследству?
Напрямую – нет. Но от родителей может наследоваться некая предрасположенность, которая в совокупности с рядом факторов может привезти к развитию болезни Грейвса у детей.
Почему при болезни Грейвса происходят изменения со стороны глаз?
Как говорилось выше, это результат сбоя в иммунной системе, который привел к заболеванию щитовидной железы. Антитела и клетки иммунной системы вызывают воспаление в жировой клетчатке и мышечном аппарате глаза. Почему выбор «атаки» антител — именно ткани орбиты, вопрос остается до конца не изученным.
Нужно понимать, что нормализация уровня гормонов щитовидной железы в крови, может не привести к полной нормализации изменений со стороны глаз.
Как диагностируется тиреотоксикоз?
- Врач оценит функцию щитовидной железы, назначит гормональные анализы крови (ТТГ, свТ4, свТ3)
- Проведет УЗИ щитовидной железы (оценит структурные изменения ткани и объем щитовидной железы)
- В отдельных случаях и при подготовке к радиойодтерапии, проводится сцинтиграфия щитовидной железы, которая основана на способности ЩЖ захватывать йод и другие вещества, в частности технеций, для определения генеза (варианта) тиреоткосикоза.
- Для болезни Грейвса характерен интенсивный захват изотопа всей щитовидной железой, неравномерный захват, с увеличенным процентов в какой то доле, может быть характерен для функциональной автономии щитовидной железы (которая тоже может сопровождаться тиреотоксикозом)
- Для диагностики болезни Грейвса весьма полезно определение уровня антител к рецептору ТТГ
- Для диагностики Эндокринной офтальмопатии может быть назначено УЗИ орбит, МСКТ/МРТ орбит и осмотр офтальмолога.

Какие существуют методы лечения болезни Грейвса?
Методов лечения существует три: консервативная терапия тиреостатиками, хирургическое лечение и терапия радиоактивным йодом.
Что такое тиреостатические препараты?
Тиреостатические препараты назначают на тот или иной срок почти всем пациентам с тиреотоксикозозм. Их два: тиамазол (ТИРОЗОЛ, мероказолил, метизол) и пропилтиоурацил (ПРОПИЦИЛ) Действуют оба препарата одинаково-они подавляют функцию щитовидной железы. Для этого они проникают внутрь ее клеток и останавливают ферменты, участвующие в синтезе Т4 и Т3.
ВАЖНО, что на нарушение в иммунной системе, которое вызвало выработку стимулирующих антител, эти препараты практически не влияют. Именно с тем, что медикаментозное лечение действует лишь на прекращение тиреотоксикоза, а не на сбой в иммунной системе, связаны рецидивы заболевания. С другой стороны, пока щитовидная железа заблокирована тиреостатическими препаратами, организм человека находится в относительной безопасности.
В чем отличия между тиреостиками? Какой выбрать?
Принципиальное отличие одно: пропилтиоурацил не проникает через плаценту (не вызывает изменений в развитии плода), в связи с чем традиционно рассматривается во время беременности. Препараты практически не отличаются по частоте побочных эффектов и аллергических реакций (возможна замена одного на другой в процессе лечения, при возникновении каких-либо побочных эффектов).
Как долго ожидать улучшения после начала лечения?
При тиреотоксикозе средней тяжести при условии регулярного приема средних доз тиреостатиков (как правило, в стартовой дозировке 30 мг тирозола в сутки) уровень гормонов нормализуется примерно через 3-4 недели. В начале врач, как правило дополнительно назначит вам препараты из группы бетта-блокаторов (анаприлин, эгилок, бисопролол), которые достаточно быстро ликвидируют неприятный симптом — учащенное сердцебиение (тахикардию).
Как убедиться, что функция щитовидной железы пришла в норму?
Нужно оценить уровень в крови свТ4 и свТ3-их нормализация говорит о ликвидации тиреотоксикоза. Уровень ТТГ может еще долго оставаться сниженным, что на первых этапах лечения не имеет значения.
Уровень ТТГ может еще долго оставаться сниженным, что на первых этапах лечения не имеет значения.
Какие побочные эффекты могут быть у тиреостатических препаратов?
К побочным эффектам не относится передозировка и сохранение тиреотоксикоза вследствие приема препарата в недостаточной дозе. Самый тяжелый побочный эффект – критическое снижение уровня белых кровяных телец (лейкоцитов) в крови – агранулоцитоз-встречается редко в 0,01% случаев. Такие побочные эффекты как – зуд крапивница, кожная сыпь встречаются значительно чаще.
Почему тиреостатики нельзя принимать постоянно?
Продолжение терапии более 1-1,5 лет не увеличит вероятность наступления излечения от заболевания. Вероятность излечения (стойкой ремиссии) заболевания составляет до 20% случаев. С вероятностью 80% спустя некоторое время гиперфункция щитовидной железы может снова появится.
Вероятность возобновления тиреотоксикоза после курса тиреостатической терапии ВЫСОКА если:
- Длительность тиреотоксикоза уже более 2-х лет
- Уровень свободного Т4(выше 70-80 пмоль/л), свТ3(выше 30 пмоль /л, т.
 е. очень высокий
е. очень высокий - Объем щитовидной железы превышает 40 мл
- Вероятность рецидива выше у мужчин
- Выше у курящих, чем не курящих
- Для молодых лиц (младше 20 лет)
Что такое схема «блокируй и замещай»?
Иногда назначение тиреостатика приводит к избыточной блокаде щитовидной железы и падению уровня гормонов ниже нормы. При этом могут появиться неприятные симптомы гипотиреоза (недостатка гормонов щитовидной железы). В этой связи врач может рекомендовать добавить другой препарат – левотироксин натрия (ЭУТИРОКС или L-ТИРОКСИН)
Уменьшаются ли проявления офтальмопатии после нормализации функции щитовидной железы?
Изменения со стороны глаз также результат сбоя в иммунной системе, и препараты блокирующие функцию щитовидной железы практически не оказывают прмяого влияния на глаза. Тем не менее для эффективного лечения эндокринной офтальмопатии необходимо подержание нормальной функции щитовидной железы.
Основные показания к радикальному лечению
- Рецидив тиреотоксикоза после адекватного курса тиреостатической терапии
- Потенциальная бесперспективность этой терапии
- Нерациональность этой терапии для данного конкретного пациента или его нежелание придерживаться её
В чем суть терапии радиоактивным йодом?
Это уникальный метод лечения, для которого в медицине нет аналогов. Щитовидная железа обладает способностью захватывать йод. На этом факте и основан принцип терапии радиоактивным йодом. Как и обычный йод, щитовидная железа избирательно захватывает радиоактивный йод (I131).
Пациент выпивает его в виде раствора иодита натрия либо в виде капсулы содержащей раствор, после чего I131 быстро всасывается в кровь, из которой захватывается щитовидной железой. Дальше происходит распад изотопа йода, в результате которого выделяется энергия (в основном бета-частицы, которые обладают слабой ионизирующей активностью). В ткани щитовидной железы бета-частица проникает всего на 1-1,5мм. В результате такой небольшой ионизирующей активности происходит разрушение клетки щитовидной железы, при этом ни какие окружающие органы и ткани не страдают.
В ткани щитовидной железы бета-частица проникает всего на 1-1,5мм. В результате такой небольшой ионизирующей активности происходит разрушение клетки щитовидной железы, при этом ни какие окружающие органы и ткани не страдают.
В США и Европе терапия радиоактивным йодом является основным методом лечения болезни Грейвса и других тиреотоксических заболеваний. Чего нельзя сказать о нашей стране, где до последнего времени среди методов радикального лечения болезни Грейвса абсолютно доминирует хирургическое лечение.
Противопоказания для радионуклидной терапии?
- Беременность (уже имеющаяся, а не планируемая)
- Грудное вскармливание (период лактации)
Безопасность ?
В некоторых странах (США, Великобритании) лечение проводится амбулаторно, то есть после получения I131 пациент возвращается домой к привычному образу жизни. В странах с более жесткими нормами радиационной безопасности для лечения радиоактивным йодом необходима госпитализация, 3-4 дня пребывания в палате закрытого режима.
Если вы получали лечение йодом и вам предстоит полет на самолете, то в аэропорту контрольная «рама» может издать пронзительный звук. Она издает похожий звук при наличие металлических предметов в кармане. Предоставьте сотрудникам безопасности аэропорта выписку (или справку) о прохождении лечения.
Метод лечения радиоактивным йодом впервые был предложен в 1942 году и с тех пор активно используется в эндокринологии. С тех пор прошло достаточно времени, сменилось несколько поколений людей, и по имеющимся на сегодняшний день данным метод совершенно безопасен и оптимален для лечения тиреотоксикоза.
Выпадут ли волосы после терапии радиоактивным йодом?
Нет ничего общего с лучевой болезнью, прохождением химиотерапии, речь идет о другом виде радиации! Волосы останутся на прежнем месте.
Как это лечение отразиться на половой сфере?
Прямого влияния на половую систему столь низкой радиоактивности опасаться не стоит.
Можно ли после терапии радиоактивным йодом планировать беременность?
По данным международных стандартов по лечению болезни Грейвса можно планировать через 6 мес. Но нужно некоторое время для полной компенсации достигнутого эффекта (гипотиреоза). Одним из плюсов хирургического лечения является возможность сразу же назначить заместительную терапию, и планировать беременность. На здоровье будущих детей лечение никак не отразиться при нормальной функции щитовидной железы.
Но нужно некоторое время для полной компенсации достигнутого эффекта (гипотиреоза). Одним из плюсов хирургического лечения является возможность сразу же назначить заместительную терапию, и планировать беременность. На здоровье будущих детей лечение никак не отразиться при нормальной функции щитовидной железы.
Болезнь Грейвса: современные подходы к лечению uMEDp
Болезнь Грейвса (диффузный токсический зоб) – одно из наиболее распространенных заболеваний щитовидной железы. В статье рассматриваются этиология, патогенез и клиническая картина заболевания, а также методы его диагностики и лечения.
В настоящее время лабораторная диагностика тиреотоксикоза основывается на клинической симптоматике, повышении концентраций свободных тироксина, трийодтиронина и неопределяемом уровне тиреотропного гормона. Для лечения болезни Грейвса используют медикаментозные и хирургические методы, а также радиойодтерапию.
Таблица 1.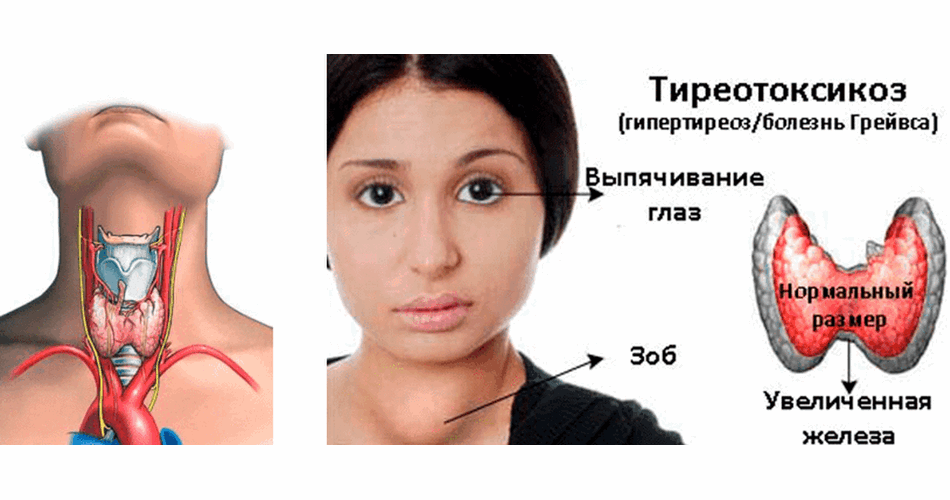 Виды тиреотоксикоза и причины, их обусловливающие
Виды тиреотоксикоза и причины, их обусловливающие
Таблица 2. Влияние избытка тиреоидных гормонов на организм
Таблица 3. Классификация тиреотоксикоза
Таблица 4. Клинические формы гипертиреоза
Таблица 5. Дифференциальная диагностика тиреотоксикоза
Таблица 6. Медикаментозное лечение болезни Грейвса
Таблица 7. Механизм действия основных групп препаратов, используемых при лечении болезни Грейвса
Таблица 8. Преимущества и недостатки методов лечения болезни Грейвса
Введение
Заболевания щитовидной железы (ЩЖ) влияют на все обменные процессы. Не случайно их наличие ассоциируется с серьезными изменениями во многих системах организма, ухудшением прогноза и качества жизни пациентов [1, 2]. Именно поэтому крайне важно знать клинические проявления патологий щитовидной железы, принципы их диагностики и методы лечения.
Именно поэтому крайне важно знать клинические проявления патологий щитовидной железы, принципы их диагностики и методы лечения.
Приходится констатировать, что до сих пор в отношении заболеваний ЩЖ существует терминологическая путаница. В литературе для их обозначения используются два термина – «тиреотоксикоз» и «гипертиреоз». Однако эти понятия не являются тождественными. В частности, гипертиреоз – одна из частых причин тиреотоксикоза.
Под гипертиреозом следует понимать состояние, обусловленное как избыточным синтезом, так и избыточной секрецией тиреоидных гормонов (тироксина (Т4) и трийодтиронина (Т3)). Его можно рассматривать как гиперфункцию ЩЖ, например при диффузном токсическом зобе (ДТЗ).
При тиреотоксикозе не всегда наблюдается гиперфункция ЩЖ. Данная патология может быть обусловлена воспалительными процессами в ЩЖ, сопровождающимися деструкцией фолликулов и выбросом готовых запасов тиреоидных гормонов. Такой вариант развивается при подостром (тиреоидит де Кервена), послеродовом, безболевом и цитокин-индуцированном тиреоидитах, тиреотоксической фазе хронического аутоиммунного тиреоидита, а также при амиодарон-индуцированном тиреотоксикозе 2 типа. Передозировка препаратами, содержащими тиреоидные гормоны (в частности, супрессивная терапия), приводит к развитию артифициальных форм тиреотоксикоза (табл. 1).
Передозировка препаратами, содержащими тиреоидные гормоны (в частности, супрессивная терапия), приводит к развитию артифициальных форм тиреотоксикоза (табл. 1).
Диагностика тиреотоксикоза основывается на клинической симптоматике, повышении концентраций свободных Т4 и Т3 (св. Т4 и св. Т3) и неопределяемом уровне тиреотропного гормона (ТТГ). В случае низкого уровня ТТГ и повышения хотя бы одной из фракций тиреоидных гормонов устанавливается диагноз «манифестный тиреотоксикоз», если обе фракции находятся в пределах нормы – «субклинический тиреотоксикоз». Следующим этапом диагностики является поиск этиологического фактора – триггера заболевания. Дифференциальная диагностика тиреотоксикоза предполагает определение антител к рецепторам тиреотропного гормона (АТ-рТТГ). Из инструментальных методов наиболее простым и информативным считается ультразвуковое исследование (УЗИ), позволяющее с высокой точностью определить объем ЩЖ, эхогенность ее структуры, наличие узлов и особенности кровотока, а также сцинтиграфия ЩЖ с 131I или 99mТс, отражающая функциональную активность тиреоидной ткани [3, 4].
Болезнь Грейвса
Тиреотоксикоз является основным проявлением болезни Грейвса, известной так же, как ДТЗ.
Болезнь Грейвса представляет собой системное аутоиммунное заболевание, развивающееся вследствие выработки АТ-рТТГ (иммуноглобулина (Ig) G) и клинически проявляющееся поражением ЩЖ с развитием синдрома тиреотоксикоза в сочетании с экстратиреоидной патологией (офтальмопатией, претибиальной микседемой, акропатией, поражением сердечно-сосудистой системы и др.) [2, 5]. Патология чаще развивается у женщин, чем у мужчин. Так, соотношение женщин и мужчин с болезнью Грейвса варьируется от 5:1 до 10:1 [6].
Этиология и патогенез
Развитие болезни Грейвса связывают с врожденным дефектом специфических Т-лимфоцитов. Вследствие срыва иммунологической толерантности происходит активация В-лимфоцитов, продуцирующих тиреостимулирующие иммуноглобулины – АТ-рТТГ. Связывание стимулирующих антител с рецептором ТТГ приводит к его активации. Как следствие, повышается продукция гормонов тиреоцитами и развиваются клинические проявления тиреотоксикоза [7, 8]. В отличие от большинства других аутоиммунных заболеваний эндокринных желез (сахарного диабета 1 типа, гипокортицизма) при болезни Грейвса происходит не разрушение, а стимуляция органа-мишени (гипертиреоз). Основным секреторным продуктом ЩЖ остается Т4, однако нередко нарастает и соотношение Т3/Т4. По мере усиления продукции тиреоидных гормонов их свободные фракции увеличиваются [9, 10].
Как следствие, повышается продукция гормонов тиреоцитами и развиваются клинические проявления тиреотоксикоза [7, 8]. В отличие от большинства других аутоиммунных заболеваний эндокринных желез (сахарного диабета 1 типа, гипокортицизма) при болезни Грейвса происходит не разрушение, а стимуляция органа-мишени (гипертиреоз). Основным секреторным продуктом ЩЖ остается Т4, однако нередко нарастает и соотношение Т3/Т4. По мере усиления продукции тиреоидных гормонов их свободные фракции увеличиваются [9, 10].
Наследуемое нарушение иммунологической толерантности может способствовать выживанию и пролиферации отдельных лимфоцитов, ответственных за аутоиммунную реакцию против тиреоцитов, а также секреции ими IgG в ответ на факторы внешней среды. Среди триггерных факторов обсуждается роль вирусной инфекции, стрессов, курения. В частности, эмоциональный стресс приводит к усилению секреции кортизола, при этом подавляется активность Т-лимфоцитов. В результате аутореактивные лимфоциты освобождаются от их супрессорного влияния и могут проявлять свою активность в полной мере. Речь, в частности, идет о синтезе и продукции тиреоидстимулирующих иммуноглобулинов. Курение повышает риск развития заболевания практически вдвое [11].
Речь, в частности, идет о синтезе и продукции тиреоидстимулирующих иммуноглобулинов. Курение повышает риск развития заболевания практически вдвое [11].
Нередко болезнь Грейвса ассоциируется с другой аутоиммунной патологией, например с пернициозной анемией, алопецией, витилиго, миастенией, идиопатической тромбоцитопенической пурпурой.
Симптомы тиреотоксикоза
При тиреотоксикозе происходят изменения практически всех видов обмена, однако наиболее выраженными являются нарушения жирового обмена. Это отражается на работе многих систем и органов, прежде всего сердечно-сосудистой, пищеварительной и других эндокринных желез помимо ЩЖ (табл. 2).
Симптомы заболевания развиваются и прогрессируют достаточно быстро [12].
Пациенты с тиреотоксикозом нередко наблюдаются врачами других специальностей – кардиологами, терапевтами, гастроэнтерологами и неврологами, к эндокринологам они попадают только при появлении развернутой клинической картины.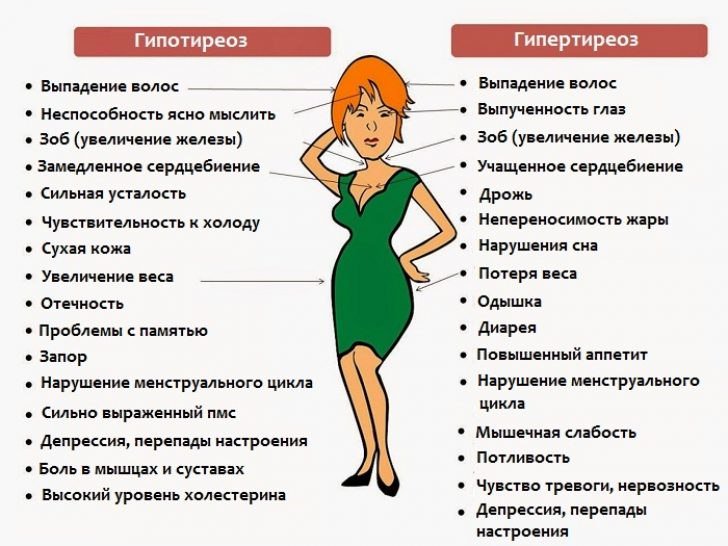 Так, у лиц пожилого возраста симптомы заболевания часто расценивают как сердечно-сосудистую или онкологическую патологию.
Так, у лиц пожилого возраста симптомы заболевания часто расценивают как сердечно-сосудистую или онкологическую патологию.
Установлено, что избыток тиреоидных гормонов нарушает сопряжение процессов окисления и фосфорилирования на уровне тканевого дыхания. В результате увеличивается теплопродукция. Повышенная теплоотдача достигается за счет усиленного потоотделения, что выражается определенными клиническими симптомами со стороны кожи (становится мягкой, влажной и бархатистой). Поэтому у большинства пациентов с ДТЗ температура остается нормальной. Подкожно-жировая клетчатка прогрессивно уменьшается на всех участках тела в зависимости от тяжести тиреотоксикоза.
Ускоренный метаболизм сопряжен с повышенным потреблением кислорода различными органами и тканями, что достигается ускорением кровообращения.
Стойкая тахикардия, не зависящая от физической нагрузки, считается одним из главных симптомов тиреотоксикоза. Второй причиной тахикардии является непосредственное воздействие тироксина на сердечную мышцу [13].
Тиреотоксической тахикардии присущи следующие черты:
- укорочение диастол, вследствие чего усугубляется недостаток кислорода в миокарде;
- увеличение общего расхода энергии в единицу времени;
- повышение риска развития эктопических импульсов, что приводит к нарушению сердечного ритма и с течением времени – к сердечно-сосудистой недостаточности.
Чаще всего при ДТЗ развивается мерцание предсердий. Этот симптом настолько патогномоничен, что может стать основанием для обследования больного на предмет тиреотоксикоза.
Недостаточность кровообращения при тиреотоксикозе имеет ряд особенностей. Она развивается по правожелудочковому типу, сохраняются ускоренный кровоток и повышенный сердечный индекс. При тиреотоксикозе редко возникает инфаркт миокарда, что, очевидно, связано с меньшим риском развития атеросклероза и адаптацией миокарда к гипоксии. Увеличение размеров сердца отмечается только при появлении мерцательной аритмии и обусловлено прежде всего дилатацией желудочков.
Признаки гипертрофии левого желудочка на электрокардиограмме отмечаются у трети больных, однако носят функциональный характер (после устранения тиреотоксикоза патологические отклонения исчезают).
Классическим проявлением заболевания является нарушение ритма сердца – фибрилляция предсердий, причем частота аритмии увеличивается с возрастом. Фибрилляция предсердий сопровождается повышением риска тромбоэмболий [14].
Симптомы со стороны органов зрения многочисленны. К таковым относятся характерный пристальный испуганный взгляд с расширением глазных щелей, увеличенный блеск глаз, редкое мигание, симптом Грефе (при фиксации взгляда на медленно перемещающемся вниз предмете между верхним веком и радужной оболочкой остается белая полоска склеры) и др. Эти проявления, скорее всего, обусловлены повышенным тонусом симпатической нервной системы и исчезают при компенсации тиреотоксикоза.
Наиболее тяжелой патологией, осложняющей течение болезни Грейвса, является эндокринная офтальмопатия (инфильтративная орбитопатия). Это аутоиммунное органоспецифическое заболевание, протекающее с поражением ретробульбарной жировой и соединительной тканей, мышц орбит, зрительного нерва и периорбитальных тканей [15].
Это аутоиммунное органоспецифическое заболевание, протекающее с поражением ретробульбарной жировой и соединительной тканей, мышц орбит, зрительного нерва и периорбитальных тканей [15].
Воспалительная экссудация и инфильтрация ретробульбарной клетчатки, а также экстраокулярных мышц приводят к повышению внутриглазного давления с нарушением кровотока в тканях орбит и резкому увеличению объема тканей глазницы с развитием экзофтальма [16, 17]. Ретробульбарный отек обусловлен значительным увеличением продукции гликозаминогликанов фибробластами тканей орбит. Характерными признаками патологии являются светобоязнь, слезотечение, периорбитальные отеки, ощущение инородного тела в глазах, ретроорбитальная боль. К этим симптомам присоединяются диплопия, отечность конъюнктивы, снижение остроты зрения. Значительно ухудшают течение эндокринной офтальмопатии курение и плохо контролируемый тиреотоксикоз.
Избыток тиреоидных гормонов оказывает токсическое воздействие и на клетки печени. Они активируют протеолитические цитоплазмы, а также способствуют образованию SH-радикалов, что ведет к нарушению холестеринсинтезирующей, гликогенобразующей, дезинтоксикационной функции печени. Сначала это проявляется низким содержанием холестерина в крови, затем – нарушением углеводного обмена. По мере нарастания тяжести заболевания повышается уровень печеночных трансаминаз. При устранении тиреотоксикоза все нарушения устраняются [12].
Они активируют протеолитические цитоплазмы, а также способствуют образованию SH-радикалов, что ведет к нарушению холестеринсинтезирующей, гликогенобразующей, дезинтоксикационной функции печени. Сначала это проявляется низким содержанием холестерина в крови, затем – нарушением углеводного обмена. По мере нарастания тяжести заболевания повышается уровень печеночных трансаминаз. При устранении тиреотоксикоза все нарушения устраняются [12].
Токсическое воздействие тиреоидных гормонов на центральную нервную систему реализуется за счет влияния на клетки и повышения их чувствительности к адреналину и норадреналину. Клиническими признаками тиреотоксической энцефалопатии служат головная боль, эмоциональная лабильность, быстрая психическая истощаемость, неспособность сосредоточиться, нарушение сна. На фоне лечения тиреостатиками все изменения исчезают. В некоторых случаях это может стать дифференциально-диагностическим признаком [18].
Мышечная слабость особенно проявляется при подъеме в гору или по лестнице, вставании с колен или поднятии тяжестей.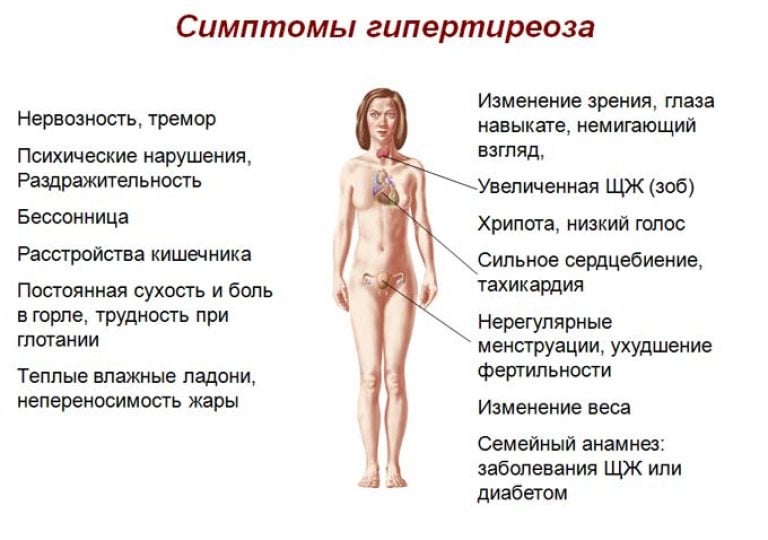 После нормализации тиреоидного статуса мышечная сила восстанавливается довольно быстро, дольше – мышечная масса.
После нормализации тиреоидного статуса мышечная сила восстанавливается довольно быстро, дольше – мышечная масса.
Вследствие бессонницы и мышечной слабости у таких пациентов нередко развивается чувство усталости.
У больных тиреотоксикозом также наблюдается нарушение кальциево-фосфорного обмена. Потеря кальция и фосфора с мочой значительно повышена относительно нормы. Однако их концентрация в сыворотке крови, как правило, находится в пределах нормы. Остеопороз чаще встречается у женщин пожилого возраста. Результаты многочисленных исследований свидетельствуют, что избыточное содержание тиреоидных гормонов оказывает катаболическое воздействие на костную ткань. Рентгенологические признаки напоминают климактерический остеопороз [19].
Репродуктивная система также испытывает негативное влияние избытка тиреоидных гормонов. У мужчин снижается либидо, иногда развивается гинекомастия. Для женщин характерны нарушения менструального цикла, вплоть до аменореи, возможно появление ановуляции.
У пациентов пожилого возраста зоб часто отсутствует или наблюдается небольшое увеличение размеров ЩЖ в сочетании с узловым зобом. Характерно мало- или олигосимптомное течение заболевания [18]. При атипичном течении может наблюдаться выраженная потеря массы тела с явлениями анорексии на фоне общей и прогрессирующей мышечной слабости, что вызывает подозрение на онкологическое заболевание. У пожилых пациентов часто преобладают сердечно-сосудистые нарушения. Поэтому, как отмечалось ранее, все больные с впервые выявленной необъяснимой сердечной недостаточностью или мерцательной аритмией должны быть обследованы на предмет тиреотоксикоза. Следует также помнить, что в пожилом возрасте метаболические проявления тиреотоксикоза могут быть стертыми, при этом в клинической картине часто преобладают апатия, вялость, депрессия, слабость (апатетический тиреотоксикоз), в других случаях – признаки проксимальной миопатии.
Диагностика и классификация
Диагноз болезни Грейвса, или ДТЗ, ставится на основании вышеизложенных клинических симптомов, высокого уровня тиреоидных гормонов (св. Т4, св. Т3) и низкого содержания ТТГ в крови. Повышенный титр АТ-рТТГ – маркера иммуногенного тиреотоксикоза служит доказательством, что причиной тиреотоксикоза является болезнь Грейвса. Сохранение такового на фоне лечения свидетельствует о высоком риске декомпенсации заболевания [3].
Т4, св. Т3) и низкого содержания ТТГ в крови. Повышенный титр АТ-рТТГ – маркера иммуногенного тиреотоксикоза служит доказательством, что причиной тиреотоксикоза является болезнь Грейвса. Сохранение такового на фоне лечения свидетельствует о высоком риске декомпенсации заболевания [3].
Название патологии «диффузный токсический зоб» подразумевает наличие зоба. Тем не менее в ряде случаев объем ЩЖ бывает не увеличен. Поэтому при установлении диагноза рекомендуется указывать объем ЩЖ в миллилитрах, тем более что ультразвуковая волюмометрия широко доступна в клинической практике.
Традиционно тиреотоксикоз классифицируют по степени тяжести (табл. 3). Однако критерии оценки основаны на весьма вариабельных параметрах (частоте сердечных сокращений, снижении массы тела и т.д.). В связи с этим представляется более целесообразным выделять субклинический, манифестный и осложненный гипертиреоз (табл. 4).
На фоне лечения манифестного или осложненного гипертиреоза возможны декомпенсация, компенсация или рецидив. Эти состояния отражают эффективность проводимых лечебных мероприятий, поэтому должны фиксироваться в клиническом диагнозе.
Эти состояния отражают эффективность проводимых лечебных мероприятий, поэтому должны фиксироваться в клиническом диагнозе.
При проведении дифференциальной диагностики для определения причины тиреотоксикоза большое значение отводится УЗИ, а в ряде случаев сцинтиграфии ЩЖ (табл. 5). При болезни Грейвса наблюдается снижение эхогенности ткани ЩЖ диффузного характера, увеличение ее объема и усиление кровотока. Диффузное повышение захвата радиофармпрепарата (РФП) при проведении сцинтиграфии позволяет отличить болезнь Грейвса от других причин тиреотоксикоза. При функциональной автономии ЩЖ (токсическая аденома, многоузловой токсический зоб) выявляется горячий узел (или узлы) и пониженный захват РФП остальной тканью ЩЖ. Тиреотоксикоз, не связанный с гиперфункцией ЩЖ (при деструктивных тиреоидитах), характеризуется сниженным поглощением РФП [4].
УЗИ орбит, компьютерная томография и магнитно-резонансная томография могут использоваться для визуализации патологических изменений ретробульбарных тканей.
Методы лечения
Существует несколько методов лечения болезни Грейвса: применение тиреостатических средств (тионамиды), радиойодтерапия и хирургическое вмешательство. Каждый из них обладает рядом преимуществ и недостатков. Наиболее перспективным методом лечения считается радиойодтерапия.
Медикаментозная терапия
Независимо от избранного метода воздействия сначала для достижения эутиреоза проводится тиреостатическая терапия. С помощью тиреостатиков удается достичь ремиссии болезни Грейвса у 35–50% пациентов. Длительное консервативное лечение не имеет смысла при больших размерах зоба (объем ЩЖ > 35–40 мл), тяжелых осложнениях тиреотоксикоза, рецидиве тиреотоксикоза через 12–18 месяцев полноценной тиреостатической терапии [20, 21].
Тионамиды (тиамазол, пропилтиоурацил) блокируют синтез тиреоидных гормонов и купируют проявления тиреотоксикоза. Предполагают, что тиреостатики способны оказывать иммуносупрессивное действие (табл.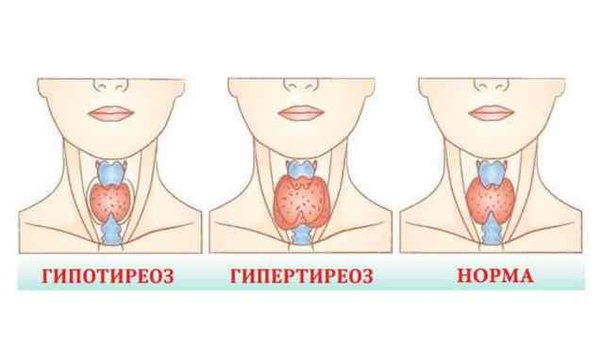 6).
6).
На начальных этапах лечения тиреостатики назначают в максимальных дозах: 30–40 мг/сут тиамазола (1-метил-2-меркаптоимидазол) на два-три приема или 300 мг/сут пропилтиоурацила (6-пропил-2-тиоурацил) на три-четыре приема после еды. Продолжительность действия тиамазола достигает 40 часов, при этом его активность приблизительно в десять раз выше, чем у пропилтиоурацила. На фоне такой терапии через четыре – шесть недель у 90% пациентов с тиреотоксикозом средней тяжести удается достичь компенсации заболевания. Лабораторным признаком таковой служит нормализация уровня св. Т4 (уровень ТТГ еще долго может оставаться сниженным) [22]. С этого момента дозу тиреостатика постепенно снижают до поддерживающей (тиамазол 2,5–10,0 мг/сут, пропилтиоурацил 12,5–50,0 мг/сут). Консервативное лечение обычно продолжается от 12 до 24 месяцев. Чем длительнее тиреостатическая терапия, тем выше вероятность достичь устойчивой ремиссии. При наличии зобогенного эффекта и/или предпосылок к развитию медикаментозного гипотиреоза для поддержания эутиреоидного состояния рекомендуется комбинация тиреостатиков с L-тироксином (25–50 мкг/сут) [23].
Основным недостатком терапии тионамидами является развитие побочных эффектов. Незначительные побочные эффекты, такие как кожные проявления (крапивница, сыпь, зуд), артралгия, наблюдаются примерно у 5% пациентов и, как правило, только в течение первых нескольких недель терапии [24]. При возникновении незначительных кожных реакций возможно назначение антигистаминных препаратов. При наличии стойких умеренных и легких побочных эффектов тиреостатик необходимо отменить и назначить радиойодтерапию или хирургическое вмешательство. Если последние два метода лечения не показаны, возможен перевод на другое антитиреоидное средство [25].
При назначении тиреостатиков больных обязательно информируют о возможности возникновения агранулоцитоза (0,5–0,7% случаев). Для агранулоцитоза характерны симптомы инфекционного заболевания. При их появлении терапию прекращают.
В дополнение к антитиреоидным средствам применяются бета-блокаторы, глюкокортикостероиды, седативные средства и сердечные гликозиды, препараты калия (табл.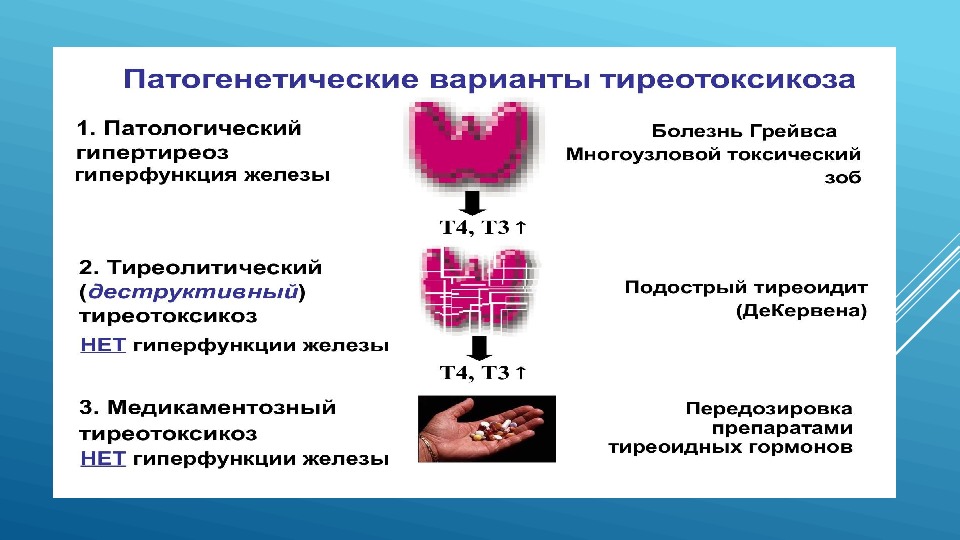 7).
7).
Бета-блокаторы позволяют сократить период предоперационной подготовки за счет купирования симптомов со стороны сердечно-сосудистой системы, что достигается прямым воздействием на бета-рецепторы адреналина, а также воздействием на периферический обмен тиреоидных гормонов. Следует подчеркнуть, что для оценки адекватности дозы тиреостатиков нельзя ориентироваться на частоту пульса.
Пациентам с явным тиреотоксикозом бета-адреноблокаторы (Анаприлин 120 мг/сут на три-четыре приема или длительно действующие препараты, например Конкор 5 мг/сут, Атенолол 100 мг/сут однократно) целесообразно назначать до достижения медикаментозного эутиреоза, а зачастую и на более длительный срок. При тяжелом, длительном тиреотоксикозе и наличии симптомов недостаточности надпочечников показаны глюкокортикостероиды: преднизолон 10–15 мг/сут перорально или гидрокортизон 50–75 мг/сут внутримышечно [26]. Препараты данной группы следует отменять постепенно. Бета-блокаторы следует использовать с осторожностью у пациентов с бронхиальной астмой, застойной сердечной недостаточностью, брадиаритмией и феноменом Рейно. В качестве альтернативы им показаны блокаторы кальциевых каналов [27].
В качестве альтернативы им показаны блокаторы кальциевых каналов [27].
Хирургическое лечение
Хирургическое вмешательство было первым и основным методом радикального лечения болезни Грейвса [28]. С появлением в 1940-х и 1950-х гг. тиреостатической терапии и радиойодтерапии таковое рекомендуют менее 1% экспертов. Однако, по данным последних зарубежных исследований, хирургическое вмешательство вновь стало методом выбора при наличии показаний (против радиойодтерапии), особенно у пациентов с низким социально-экономическим статусом [29, 30]. В одних случаях оперативное вмешательство рекомендуют сразу после установления диагноза, в других – после консервативного лечения, иногда довольно длительного.
Абсолютными показаниями к хирургическому лечению при диффузном токсическом зобе являются [31, 32]:
- зоб больших размеров с признаками компрессии окружающих органов и анатомических структур, независимо от тяжести тиреотоксикоза;
- сочетание ДТЗ с неопластическими процессами в ЩЖ;
- тяжелая форма течения тиреотоксикоза с нарушениями сердечного ритма по типу мерцательной аритмии;
- непереносимость тиреостатиков;
- отсутствие стойкого эффекта от консервативной терапии в течение двух лет, рецидив заболевания.

Однако нередко возникают ситуации, которые можно расценивать как относительные показания к хирургическому лечению:
- отсутствие квалифицированной эндокринологической помощи по месту жительства пациента;
- социальные или бытовые условия, исключающие возможность регулярного приема препаратов.
Хирургическое лечение ДТЗ требует предоперационной подготовки больных. Ее основной целью является достижение эутиреоидного состояния.
В зависимости от тяжести тиреотоксикоза, объема ЩЖ, наличия сопутствующих заболеваний медикаментозная компенсация тиреотоксикоза достигается в различные сроки с использованием разных доз тиреостатиков. Важно помнить, что плохая компенсация тиреотоксикоза создает угрозу массивного поступления тиреоидных гормонов в кровоток во время операции и развития в раннем послеоперационном периоде тиреотоксического криза – состояния, при котором летальность достигает 60% [33].
Радиойодтерапия
В ряде случаев (непереносимость тиреостатиков, рецидив ДТЗ, противопоказания к оперативному лечению, связанные с тяжелыми соматическими заболеваниями) терапия радиоактивным йодом (131I) может рассматриваться как наиболее оптимальный метод лечения (табл. 8). Однако он имеет определенные ограничения. Его нельзя использовать при большом объеме ЩЖ и загрудинном расположении зоба. Лечение 131I противопоказано при беременности и грудном вскармливании. Гипотиреоз обычно развивается в течение 6–12 месяцев после введения. Кроме того, в некоторых ситуациях подготовка к радиойодтерапии требует медикаментозной компенсации тиреотоксикоза с помощью тиреостатиков. Последние отменяют за пять – семь дней до введения 131I [34–39].
8). Однако он имеет определенные ограничения. Его нельзя использовать при большом объеме ЩЖ и загрудинном расположении зоба. Лечение 131I противопоказано при беременности и грудном вскармливании. Гипотиреоз обычно развивается в течение 6–12 месяцев после введения. Кроме того, в некоторых ситуациях подготовка к радиойодтерапии требует медикаментозной компенсации тиреотоксикоза с помощью тиреостатиков. Последние отменяют за пять – семь дней до введения 131I [34–39].
Перед проведением терапии радиоактивным йодом лечение тиамазолом оправданно при наличии риска обострения тиреотоксикоза (то есть у тех пациентов, у которых симптоматика выражена или уровень св. Т4 превышает нормальный в два-три раза, у пациентов с сердечно-сосудистыми нарушениями, эндокринной офтальмопатией). Пациенты группы риска перед радиойодтерапией также должны получать бета-адреноблокаторы. Однако при агранулоцитозе, аллергической реакции на тиреостатик терапия радиоактивным йодом может быть назначена без предварительной подготовки.
В настоящее время большая часть пациентов с болезнью Грейвса, равно как и с другими формами токсического зоба, в качестве лечения получает именно радиойодтерапию. Это связано с тем, что метод эффективен, неинвазивен, относительно дешев, лишен тех осложнений, которые могут развиться во время операции на ЩЖ.
Целью радиойодтерапии является ликвидация тиреотоксикоза путем разрушения гиперфункционирующей ткани ЩЖ. При ДТЗ надлежащая активность 131I должна быть назначена однократно (10–15 мКи) с целью достижения у пациентов гипотиреоза. Последующее наблюдение включает определение уровня св. Т4 и св. Т3 с интервалом четыре – шесть недель. Если через шесть месяцев после радиойодтерапии тиреотоксикоз сохраняется, показано повторное лечение.
Заключение
Синдром тиреотоксикоза охватывает широкий спектр патологий, основной из которых является болезнь Грейвса. В настоящее время основными способами коррекции тиреотоксикоза являются лекарственная терапия, хирургическое вмешательство и терапия радиоактивным йодом. Глубокое понимание проблемы и владение современными диагностическими методами позволяют сформировать диагностический алгоритм, необходимый для применения персонифицированного подхода к ведению таких пациентов.
Глубокое понимание проблемы и владение современными диагностическими методами позволяют сформировать диагностический алгоритм, необходимый для применения персонифицированного подхода к ведению таких пациентов.
Карта сайта
Адреса клиник г. Казань
Адрес: ул. Гаврилова, 1, ост. «Гаврилова» (пр. Ямашева)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а, 18, 33, 35, 35а, 36, 44, 45, 46, 49, 55, 60, 62, 76
Троллейбус: 2, 13
Трамвай: 5, 6
Адрес: ул. Т.Миннуллина, 8а, (Луковского) ост. «Театр кукол»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 2, 31, 37, 47, 74
Троллейбус: 6, 8, 12
Метро: Суконная слобода
Адрес: ул.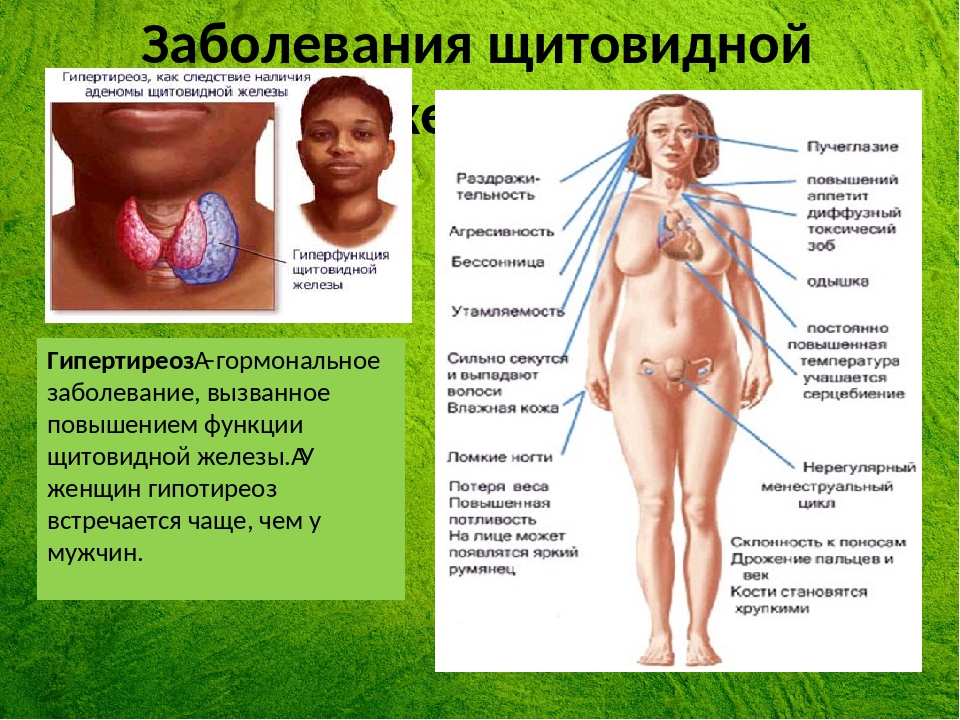 Сыртлановой, 16, ст. метро Проспект Победы, ост. ул. Сыртлановой (проспект Победы)
Сыртлановой, 16, ст. метро Проспект Победы, ост. ул. Сыртлановой (проспект Победы)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 34, 37, 62 77
Трамвай: 5
Метро: Проспект Победы
Адрес: ул. Назарбаева, 10, ст. метро «Суконная Слобода», ост. «Метро Суконная Слобода»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 1, 4, 25, 43, 71
Метро: Суконная слобода
Адрес: ул. Декабристов, 180, ст. метро «Северный вокзал», ост. «Гагарина»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 6, 18, 29, 33, 37, 40, 43, 53, 62, 76, 78, 89
Троллейбус: 13
Трамвай: 1, 6
Метро: Северный вокзал
Адрес: пр. А.Камалеева, 28/9, (жилой комплекс «XXI век»), ост. «Новый ипподром»
А.Камалеева, 28/9, (жилой комплекс «XXI век»), ост. «Новый ипподром»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Троллейбус: 3
Адрес: Дербышки, ул. Мира, 20, ост. «Магазин Комсомольский», «Гвоздика»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 1, 19, 25, 34, 44, 60, 84
Адрес: ул. Серова, 22/24, ост. «ул. Серова»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 10, 10а
Адрес: ул. Беломорская, 6, ст. метро «Авиастроительная», ост. «ул. Ленинградская»
Пн-Пт: 7. 00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 6, 18, 33, 37, 40, 42, 43, 53, 60, 78, 89, 93
Троллейбус: 13
Трамвай: 1
Метро: Авиастроительная
Адрес: ул. Закиева, 41а, ост. «Кабельное телевидение»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобус: 5, 18, 30, 31, 34, 45, 46, 62, 63, 77, 89
Троллейбус: 3, 5, 9, 12
Адрес: ул. Кул Гали, 27, ост. «ул. Кул Гали» (ул. Габишева)
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: выходной
Автобус: 46, 90
Адрес: ул. Рихарда Зорге, 95, м. «Дубравная», ост. «ул. Юлиуса Фучика»
Рихарда Зорге, 95, м. «Дубравная», ост. «ул. Юлиуса Фучика»
Пн-Пт: 7.00-20.00, Сб: 7.30-16.00, Вс: 8.00-14.00
Автобусы: 5, 18, 30, 31, 33, 34, 45, 68, 74, 77
Троллейбусы: 5, 9, 12
Трамвай: 4
Метро: Дубравная
Гипотиреоз и тиреотоксикоз отличия болезни щитовидной железы
Плохая экология, частые стрессы и ряд других факторов приводят к дисфункции щитовидной железы. При избыточном синтезе её гормонов появляется заболевание гипертиреоз, которое ещё называют тиреотоксикоз. Недостаточная выработка гормонов железой приводит к развитию гипотиреоза.
Обе болезни наносят существенный вред здоровью. В этой статье мы рассмотрим, какие отличия имеют такие патологии, как гипотиреоз и тиреотоксикоз.
Коротко о тироидных гормонах
Щитовидка продуцирует тиреоидные гормоны, среди которых основными являются Т3 или трийодтиронин и Т4 или тироксин. Выработку этих гормонов контролирует гипофиз, находящийся в головном мозге. Он синтезирует тиреотропный гормон, который сокращенно обозначают ТТГ.
При повышенном уровне Т3 и Т4 в крови, гипофиз начинает вырабатывать меньшее количество ТТГ. Когда щитовидка продуцирует недостаточное количество своих гормонов, то гипофиз увеличивает выделение ТТГ, и тем самым, стимулирует более активную гормональную деятельность железы.
Если она не может функционировать интенсивнее, то под воздействием гормона ТТГ начинают разрастаться её ткани. Когда орган разрастается равномерно и продуцирует повышенное количество гормонов, то у больного развивается диффузный зоб. При формировании одного узла (аденомы) или несколько узлов, которые синтезируют гормоны, независимо от количества ТТГ зоб называется узловым.
Как диагностируют дисфункцию щитовидки
Поскольку, тиреотоксикоз и гипотиреоз отличаются между собой количеством вырабатываемых гормонов, то заболевания диагностируют на основании результатов анализа крови.
Следует заметить, что гипотиреоз имеет несколько разновидностей:
- Первичный – появление болезни связанно с проблемами деятельности щитовидки.
- Вторичный – патология развивается из-за сбоев гормональной деятельности гипофиза.
- Третичный – возникает при поражениях гипоталамуса, который стимулирует гипофиз.
Гипотиреоз может развиваться без проявлений и тогда он имеет субклиническую форму. Когда заболевание протекает с наличием симптомов, то диагностируют манифестный гипотиреоз.
У больных тиреотоксикозом или гипертиреозом уровень ТТГ сильно снижен или не определяется совсем. Количество общего Т4 и свободного Т4 превышает норму. Уровень общего и свободного Т3 также повышен.
Если уровень общего Т4 в пределах нормы или понижен, а уровень ТТГ повышен, то диагностируют первичный гипотиреоз. При вторичном гипотиреозе, на фоне низкой концентрации ТТГ, уровень общего Т4 либо понижен, либо в пределах нижней границы нормы. Когда у больного третичный гипотиреоз, то уровень Т4 аналогичен вторичной форме болезни, а количество ТТГ отвечает норме.
Когда у больного третичный гипотиреоз, то уровень Т4 аналогичен вторичной форме болезни, а количество ТТГ отвечает норме.
Существенное отличие патологий
Тиреотоксикоз и гипотиреоз характеризируются нарушениями гормонального фона. При первой патологии щитовидка вырабатывает слишком много своих гормонов и поэтому, все обменные процессы в организме ускоряются. Второе патологическое состояние, вызванное недостаточным синтезом тиреоидных гормонов. При нём процессы обмена замедляются.
Оба заболевания имеют серьёзные осложнения. При гипотиреозе начинаются заболевания сердечно-сосудистой системы, стойкие психические расстройства, а у женщин возможно бесплодие.
Гипертиреоз приводит к развитию тиреогенного диабета. У больного меняется нормальная физиология пищеварения, увеличивается печень.
Самое опасное осложнение заболевания – развитие тиреотоксического криза, который в более чем 80% приводит к летальному исходу. Поэтому, при первых подозрениях на неполадки в работе щитовидки, следует посетить эндокринолога.
Диагностирование патологий
Стандартная диагностика тиреотоксикоза включает:
- осмотр щитовидной железы,
- анализ венозной крови на гормоны,
- УЗИ щитовидки.
Если во время УЗИ железы больного на гипертиреоз, были выявлены изменения органа, то ему дополнительно назначают сцинтиграфию. Железа исследуется в специальной гамма-камере, которая улавливает вспышки, излучаемые изотопами.
Перед процедурой пациенту дают принять препарат, в состав которого входит радиоактивный изотоп. На протяжении короткого времени он распределяется в тканях щитовидки.
Врач гинеколог, доцент, ведущий специалист в области акушерства, стаж работы 9 лет.В результате такого обследования получают сцинтиграмму – изображение железы со всеми, имеющимися узлами. Несмотря на различия заболеваний щитовидки, диагностику проводят по одной схеме. Пациентам, которые жалуются на работу сердца, то назначают ЭКГ.
Преобразование дисфункций
На форумах очень часто обсуждается вопрос: может ли тиреотоксикоз перейти в гипотиреоз.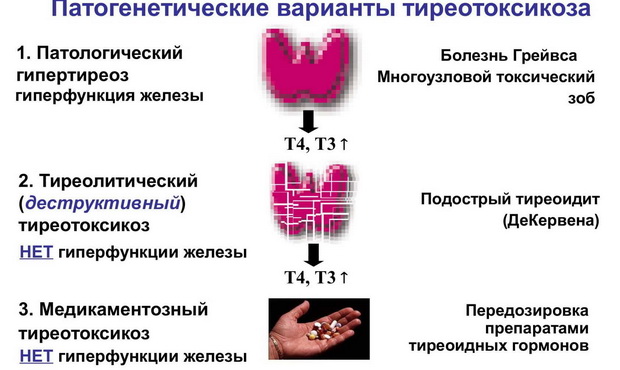 Несмотря на то, что отличительной чертой гипертиреоза и гипотиреоза является разница в количестве вырабатываемых гормонов щитовидкой, заболевания могут переходить друг в друга.
Несмотря на то, что отличительной чертой гипертиреоза и гипотиреоза является разница в количестве вырабатываемых гормонов щитовидкой, заболевания могут переходить друг в друга.
Выделяют две основные причины, приводящие к тому, что тиреотоксикоз перешел в гипотиреоз:
- Пациенту провели субтотальную резекцию щитовидной железы – хирургическую операцию по удалению большей части органа.
- После проведения терапии радиоактивным йодом.
В обоих случаях больному назначают лекарства, содержащие синтетические гормоны щитовидки.
Причина перехода гипотиреоза в гипертиреоз в самолечении. Если больной на гипофункцию щитовидки будет принимать недостаточную дозу лекарств, то он не вылечится. Слишком большая дозировка препарата спровоцирует повышенную активность щитовидной железы. Таким образом, самолечение может привести к медикаментозной гиперфункции щитовидки.
При болезнях щитовидной железы назначать препараты, их дозу и продолжительность курса терапии может только доктор. Он это делает на основании анализа крови. На протяжении терапии доза медикаментов при необходимости меняется. Пациент, который самостоятельно меняет дозировку лекарства либо переходит на другой препарат, либо прекращает терапию, может спровоцировать серьёзное осложнение заболевания.
Он это делает на основании анализа крови. На протяжении терапии доза медикаментов при необходимости меняется. Пациент, который самостоятельно меняет дозировку лекарства либо переходит на другой препарат, либо прекращает терапию, может спровоцировать серьёзное осложнение заболевания.
Подходы к терапии тиреотоксикоза
Выделяют следующие основные причины развития гипертиреоза:
- Наличие у больного аутоиммунных заболеваний.
- Развился узловой или многоузловой зоб.
- Передозировка препаратами, содержащими тиреоидные гормоны или йод.
У людей, пребывающих в депрессии, гормоны щитовидной железы могут продуцироваться свыше нормы.
Терапия тиреотоксикоза проводится по таким направлениям:
- Медикаментозное лечение направленное на уменьшение синтеза гормонов Т3 и Т4. С этой целью назначают медикаменты, тормозящие накопление йода: Метимазол, Мерказолил и др.
- Приём лекарств, блокирующих выработку тиреоидных гормонов: Надалол, Пропранолол.

- Когда щитовидная железа имеет один узел или очаг с повышенным синтезом гормонов, то проводят его хирургическое удаление.
- При тяжёлом тиреотоксикозе проводится одноразовое лечение радиоактивным йодом. После приёма специальное медпрепарата йод будет накапливаться в тканях щитовидки и разрушит её гиперфункциональные участки.
Лечение назначается эндокринологом, с учётом присутствующих симптомов болезни.
Направления терапии гипотиреоза
Гипофункция щитовидки может развиться в таких случаях:
- До этого был тиреоидит – воспаление щитовидки.
- Если была травма или операция на железе.
- После приёма завышенных доз тиреостатиков или лекарств, имеющих в своём составе йод.
- Длительное время организм испытывал дефицит йода.
- Возникли нарушения в деятельности гипоталамо-гипофизарной системы.

- Человек облучился радиоактивными веществами.
Клинические признаки гипотиреоза часто появляются у женщин во время климакса.
Суть терапии гипотиреоза сводится к назначению больному недостающего количества гормонов щитовидки в виде гормональных медикаментов: L-тироксин, Трийодтиронин, Эутирокс.
Улучшение состояния пациента наблюдается через пару недель, а полное излечение через несколько месяцев. Пожизненная терапия потребуется пациентам, имеющим аутоиммунное заболевание или удаленную железу. Если патология спровоцирована дефицитом йода, то дополнительно назначают йодсодержащий медпрепарат Йодомарин. Таким образом, гипотиреоз лечат только медикаментозно.
Итог
Гипертиреоз и гипотиреоз возникают в результате выработки щитовидной железой тиреоидных гормонов свыше или менее нормы.
Правильный диагноз патологии и грамотное назначение лечения может провести только эндокринолог. Весь курс терапии постоянно контролируется врачом. Желаем вам крепкого здоровья!
Желаем вам крепкого здоровья!
Гипотиреоз против гипертиреоза: в чем разница?
У вас недавно диагностировали гипотиреоз? Если да, то вы, вероятно, знаете, что щитовидная железа в вашем организме недостаточно активна. И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
Что такое гипотиреоз? Короче говоря, ваша щитовидная железа не может вырабатывать достаточно гормонов для нормального функционирования.Щитовидная железа контролирует все аспекты метаболизма вашего тела. При гипотиреозе выработка гормонов железой замедляется. Это, в свою очередь, замедляет ваш метаболизм, что может привести к увеличению веса. Гипотиреоз — распространенное явление, которым страдает около 4,6% населения США.
По данным Американской тироидной ассоциации, от гипотиреоза нет лекарства. Однако есть лекарства, которые могут лечить болезнь. Цель лекарства — улучшить функцию щитовидной железы вашего тела, восстановить уровень гормонов и позволить вам жить нормальной жизнью.
Тиреоидит Хашимото — наиболее частая причина гипотиреоза. В этом состоянии ваше тело атакует собственную иммунную систему. Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Как следует из названия, гипертиреоз возникает, когда ваше тело вырабатывает слишком много гормонов щитовидной железы, тироксина (Т4) и трийодтиронина (Т3), и становится сверхактивным.Если у вас гипертиреоз, вы можете испытывать учащенное сердцебиение, повышенный аппетит, беспокойство, чувствительность к теплу или внезапную потерю веса.
Гипертиреоз чаще всего возникает тремя способами:
- тиреоидит или
воспаление щитовидной железы - узелок щитовидной железы
, который производит слишком много гормона Т4 - аутоиммунное состояние
, известное как болезнь Грейвса
при гипертиреозе , раздражение щитовидной железы, известное как тиреоидит, приводит к попаданию слишком большого количества гормона щитовидной железы в кровь. Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Узлы щитовидной железы часто встречаются как при гипотиреозе, так и при гипертиреозе. Чаще всего эти узелки доброкачественные. При гипертиреозе эти узелки могут привести к увеличению размера щитовидной железы или выработке слишком большого количества гормона щитовидной железы Т4. Врачи не всегда знают, почему это происходит.
Болезнь Грейвса заставляет тело атаковать само себя. Эта атака позволяет щитовидной железе производить слишком много гормона щитовидной железы.Это аутоиммунное заболевание часто является основной причиной гипертиреоза. При болезни Грейвса ваша щитовидная железа вырабатывает слишком много гормонов щитовидной железы.
Лекарства, радиоактивный йод или хирургическое вмешательство — это варианты лечения гипертиреоза. Если не лечить, гипертиреоз может вызвать потерю костной массы или нерегулярное сердцебиение. И тиреоидит Хашимото, и болезнь Грейвса могут передаваться по наследству.
Гипотиреоз вызывает такие симптомы, как замедленный метаболизм, усталость и увеличение веса. Снижение активности щитовидной железы может снизить или замедлить работу вашего организма.
При гипертиреозе вы можете почувствовать, что у вас больше энергии, а не меньше. Вы можете потерять вес, а не набрать вес. И вы можете чувствовать тревогу, а не депрессию.
Наиболее частая разница между двумя заболеваниями связана с уровнем гормонов. Гипотиреоз приводит к снижению гормонов. Гипертиреоз приводит к увеличению выработки гормонов.
В США гипотиреоз встречается чаще, чем гипертиреоз. Однако нередко бывает сверхактивная щитовидная железа, а затем и ее недостаточная, или наоборот.Поиск квалифицированного врача, специализирующегося на щитовидной железе, обычно эндокринолога, является важной частью вашего плана лечения.
Гипотиреоз и гипертиреоз: в чем разница?
У вас недавно диагностировали гипотиреоз? Если да, то вы, вероятно, знаете, что щитовидная железа в вашем организме недостаточно активна. И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
Что такое гипотиреоз? Короче говоря, ваша щитовидная железа не может вырабатывать достаточно гормонов для нормального функционирования. Щитовидная железа контролирует все аспекты метаболизма вашего тела. При гипотиреозе выработка гормонов железой замедляется. Это, в свою очередь, замедляет ваш метаболизм, что может привести к увеличению веса. Гипотиреоз — распространенное явление, которым страдает около 4,6% населения США.
По данным Американской тироидной ассоциации, от гипотиреоза нет лекарства. Однако есть лекарства, которые могут лечить болезнь.Цель лекарства — улучшить функцию щитовидной железы вашего тела, восстановить уровень гормонов и позволить вам жить нормальной жизнью.
Тиреоидит Хашимото — наиболее частая причина гипотиреоза. В этом состоянии ваше тело атакует собственную иммунную систему. Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Как следует из названия, гипертиреоз возникает, когда ваше тело вырабатывает слишком много гормонов щитовидной железы, тироксина (Т4) и трийодтиронина (Т3), и становится сверхактивным.Если у вас гипертиреоз, вы можете испытывать учащенное сердцебиение, повышенный аппетит, беспокойство, чувствительность к теплу или внезапную потерю веса.
Гипертиреоз чаще всего возникает тремя способами:
- тиреоидит или
воспаление щитовидной железы - узелок щитовидной железы
, который производит слишком много гормона Т4 - аутоиммунное состояние
, известное как болезнь Грейвса
при гипертиреозе , раздражение щитовидной железы, известное как тиреоидит, приводит к попаданию слишком большого количества гормона щитовидной железы в кровь. Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Узлы щитовидной железы часто встречаются как при гипотиреозе, так и при гипертиреозе. Чаще всего эти узелки доброкачественные. При гипертиреозе эти узелки могут привести к увеличению размера щитовидной железы или выработке слишком большого количества гормона щитовидной железы Т4. Врачи не всегда знают, почему это происходит.
Болезнь Грейвса заставляет тело атаковать само себя. Эта атака позволяет щитовидной железе производить слишком много гормона щитовидной железы.Это аутоиммунное заболевание часто является основной причиной гипертиреоза. При болезни Грейвса ваша щитовидная железа вырабатывает слишком много гормонов щитовидной железы.
Лекарства, радиоактивный йод или хирургическое вмешательство — это варианты лечения гипертиреоза. Если не лечить, гипертиреоз может вызвать потерю костной массы или нерегулярное сердцебиение. И тиреоидит Хашимото, и болезнь Грейвса могут передаваться по наследству.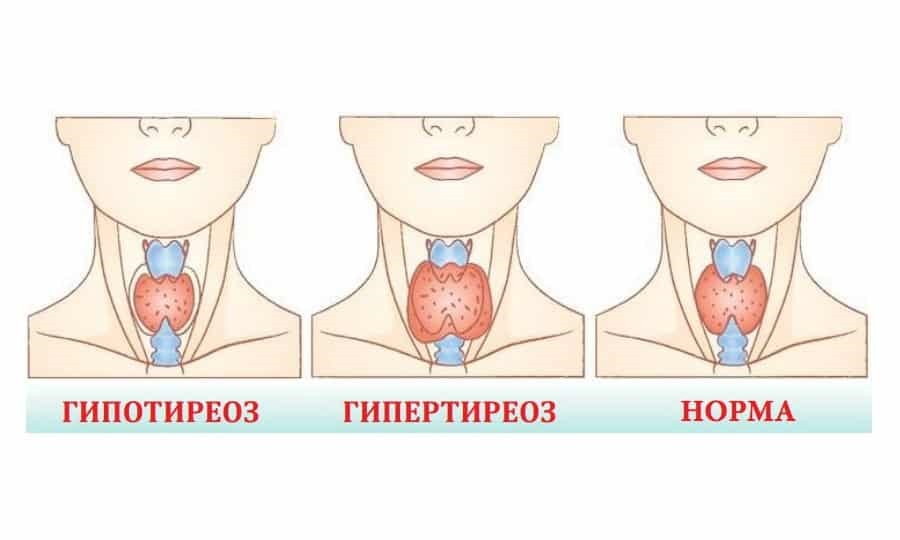
Гипотиреоз вызывает такие симптомы, как замедленный метаболизм, усталость и увеличение веса. Снижение активности щитовидной железы может снизить или замедлить работу вашего организма.
При гипертиреозе вы можете почувствовать, что у вас больше энергии, а не меньше. Вы можете потерять вес, а не набрать вес. И вы можете чувствовать тревогу, а не депрессию.
Наиболее частая разница между двумя заболеваниями связана с уровнем гормонов. Гипотиреоз приводит к снижению гормонов. Гипертиреоз приводит к увеличению выработки гормонов.
В США гипотиреоз встречается чаще, чем гипертиреоз. Однако нередко бывает сверхактивная щитовидная железа, а затем и ее недостаточная, или наоборот.Поиск квалифицированного врача, специализирующегося на щитовидной железе, обычно эндокринолога, является важной частью вашего плана лечения.
Гипотиреоз и гипертиреоз: в чем разница?
У вас недавно диагностировали гипотиреоз? Если да, то вы, вероятно, знаете, что щитовидная железа в вашем организме недостаточно активна. И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
Что такое гипотиреоз? Короче говоря, ваша щитовидная железа не может вырабатывать достаточно гормонов для нормального функционирования. Щитовидная железа контролирует все аспекты метаболизма вашего тела. При гипотиреозе выработка гормонов железой замедляется. Это, в свою очередь, замедляет ваш метаболизм, что может привести к увеличению веса. Гипотиреоз — распространенное явление, которым страдает около 4,6% населения США.
По данным Американской тироидной ассоциации, от гипотиреоза нет лекарства. Однако есть лекарства, которые могут лечить болезнь.Цель лекарства — улучшить функцию щитовидной железы вашего тела, восстановить уровень гормонов и позволить вам жить нормальной жизнью.
Тиреоидит Хашимото — наиболее частая причина гипотиреоза. В этом состоянии ваше тело атакует собственную иммунную систему.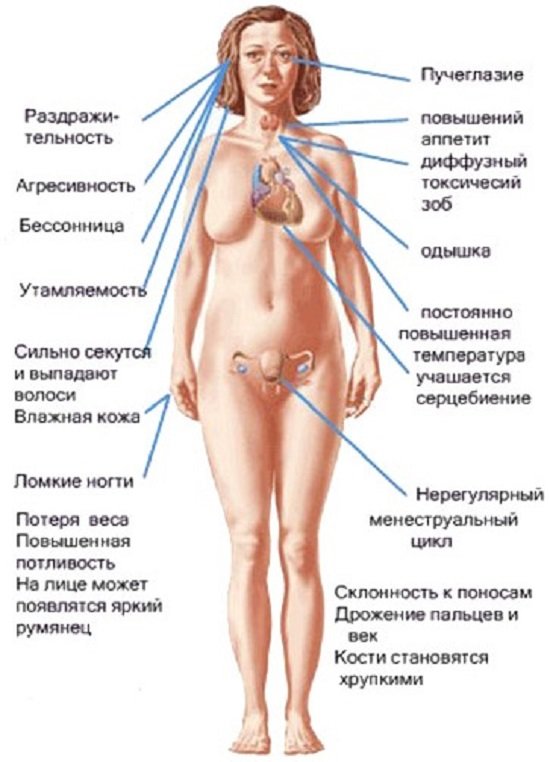 Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Как следует из названия, гипертиреоз возникает, когда ваше тело вырабатывает слишком много гормонов щитовидной железы, тироксина (Т4) и трийодтиронина (Т3), и становится сверхактивным.Если у вас гипертиреоз, вы можете испытывать учащенное сердцебиение, повышенный аппетит, беспокойство, чувствительность к теплу или внезапную потерю веса.
Гипертиреоз чаще всего возникает тремя способами:
- тиреоидит или
воспаление щитовидной железы - узелок щитовидной железы
, который производит слишком много гормона Т4 - аутоиммунное состояние
, известное как болезнь Грейвса
при гипертиреозе , раздражение щитовидной железы, известное как тиреоидит, приводит к попаданию слишком большого количества гормона щитовидной железы в кровь. Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Узлы щитовидной железы часто встречаются как при гипотиреозе, так и при гипертиреозе. Чаще всего эти узелки доброкачественные. При гипертиреозе эти узелки могут привести к увеличению размера щитовидной железы или выработке слишком большого количества гормона щитовидной железы Т4. Врачи не всегда знают, почему это происходит.
Болезнь Грейвса заставляет тело атаковать само себя. Эта атака позволяет щитовидной железе производить слишком много гормона щитовидной железы.Это аутоиммунное заболевание часто является основной причиной гипертиреоза. При болезни Грейвса ваша щитовидная железа вырабатывает слишком много гормонов щитовидной железы.
Лекарства, радиоактивный йод или хирургическое вмешательство — это варианты лечения гипертиреоза. Если не лечить, гипертиреоз может вызвать потерю костной массы или нерегулярное сердцебиение. И тиреоидит Хашимото, и болезнь Грейвса могут передаваться по наследству.
Гипотиреоз вызывает такие симптомы, как замедленный метаболизм, усталость и увеличение веса. Снижение активности щитовидной железы может снизить или замедлить работу вашего организма.
При гипертиреозе вы можете почувствовать, что у вас больше энергии, а не меньше. Вы можете потерять вес, а не набрать вес. И вы можете чувствовать тревогу, а не депрессию.
Наиболее частая разница между двумя заболеваниями связана с уровнем гормонов. Гипотиреоз приводит к снижению гормонов. Гипертиреоз приводит к увеличению выработки гормонов.
В США гипотиреоз встречается чаще, чем гипертиреоз. Однако нередко бывает сверхактивная щитовидная железа, а затем и ее недостаточная, или наоборот.Поиск квалифицированного врача, специализирующегося на щитовидной железе, обычно эндокринолога, является важной частью вашего плана лечения.
Гипотиреоз и гипертиреоз: в чем разница?
У вас недавно диагностировали гипотиреоз? Если да, то вы, вероятно, знаете, что щитовидная железа в вашем организме недостаточно активна. И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
Что такое гипотиреоз? Короче говоря, ваша щитовидная железа не может вырабатывать достаточно гормонов для нормального функционирования. Щитовидная железа контролирует все аспекты метаболизма вашего тела. При гипотиреозе выработка гормонов железой замедляется. Это, в свою очередь, замедляет ваш метаболизм, что может привести к увеличению веса. Гипотиреоз — распространенное явление, которым страдает около 4,6% населения США.
По данным Американской тироидной ассоциации, от гипотиреоза нет лекарства. Однако есть лекарства, которые могут лечить болезнь.Цель лекарства — улучшить функцию щитовидной железы вашего тела, восстановить уровень гормонов и позволить вам жить нормальной жизнью.
Тиреоидит Хашимото — наиболее частая причина гипотиреоза. В этом состоянии ваше тело атакует собственную иммунную систему. Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Как следует из названия, гипертиреоз возникает, когда ваше тело вырабатывает слишком много гормонов щитовидной железы, тироксина (Т4) и трийодтиронина (Т3), и становится сверхактивным.Если у вас гипертиреоз, вы можете испытывать учащенное сердцебиение, повышенный аппетит, беспокойство, чувствительность к теплу или внезапную потерю веса.
Гипертиреоз чаще всего возникает тремя способами:
- тиреоидит или
воспаление щитовидной железы - узелок щитовидной железы
, который производит слишком много гормона Т4 - аутоиммунное состояние
, известное как болезнь Грейвса
при гипертиреозе , раздражение щитовидной железы, известное как тиреоидит, приводит к попаданию слишком большого количества гормона щитовидной железы в кровь. Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Узлы щитовидной железы часто встречаются как при гипотиреозе, так и при гипертиреозе. Чаще всего эти узелки доброкачественные. При гипертиреозе эти узелки могут привести к увеличению размера щитовидной железы или выработке слишком большого количества гормона щитовидной железы Т4. Врачи не всегда знают, почему это происходит.
Болезнь Грейвса заставляет тело атаковать само себя. Эта атака позволяет щитовидной железе производить слишком много гормона щитовидной железы.Это аутоиммунное заболевание часто является основной причиной гипертиреоза. При болезни Грейвса ваша щитовидная железа вырабатывает слишком много гормонов щитовидной железы.
Лекарства, радиоактивный йод или хирургическое вмешательство — это варианты лечения гипертиреоза. Если не лечить, гипертиреоз может вызвать потерю костной массы или нерегулярное сердцебиение. И тиреоидит Хашимото, и болезнь Грейвса могут передаваться по наследству.
Гипотиреоз вызывает такие симптомы, как замедленный метаболизм, усталость и увеличение веса. Снижение активности щитовидной железы может снизить или замедлить работу вашего организма.
При гипертиреозе вы можете почувствовать, что у вас больше энергии, а не меньше. Вы можете потерять вес, а не набрать вес. И вы можете чувствовать тревогу, а не депрессию.
Наиболее частая разница между двумя заболеваниями связана с уровнем гормонов. Гипотиреоз приводит к снижению гормонов. Гипертиреоз приводит к увеличению выработки гормонов.
В США гипотиреоз встречается чаще, чем гипертиреоз. Однако нередко бывает сверхактивная щитовидная железа, а затем и ее недостаточная, или наоборот.Поиск квалифицированного врача, специализирующегося на щитовидной железе, обычно эндокринолога, является важной частью вашего плана лечения.
Гипотиреоз и гипертиреоз: в чем разница?
У вас недавно диагностировали гипотиреоз? Если да, то вы, вероятно, знаете, что щитовидная железа в вашем организме недостаточно активна. И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
И вы, вероятно, слишком хорошо знакомы с некоторыми сопутствующими симптомами, такими как усталость, запор и забывчивость. Эти симптомы расстраивают. Но при правильном плане лечения они могут стать управляемыми.
Что такое гипотиреоз? Короче говоря, ваша щитовидная железа не может вырабатывать достаточно гормонов для нормального функционирования. Щитовидная железа контролирует все аспекты метаболизма вашего тела. При гипотиреозе выработка гормонов железой замедляется. Это, в свою очередь, замедляет ваш метаболизм, что может привести к увеличению веса. Гипотиреоз — распространенное явление, которым страдает около 4,6% населения США.
По данным Американской тироидной ассоциации, от гипотиреоза нет лекарства. Однако есть лекарства, которые могут лечить болезнь.Цель лекарства — улучшить функцию щитовидной железы вашего тела, восстановить уровень гормонов и позволить вам жить нормальной жизнью.
Тиреоидит Хашимото — наиболее частая причина гипотиреоза. В этом состоянии ваше тело атакует собственную иммунную систему. Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Со временем эта атака заставляет щитовидную железу перестать вырабатывать гормоны должным образом, что приводит к гипотиреозу. Как и многие аутоиммунные заболевания, тиреоидит Хашимото чаще встречается у женщин, чем у мужчин.
Как следует из названия, гипертиреоз возникает, когда ваше тело вырабатывает слишком много гормонов щитовидной железы, тироксина (Т4) и трийодтиронина (Т3), и становится сверхактивным.Если у вас гипертиреоз, вы можете испытывать учащенное сердцебиение, повышенный аппетит, беспокойство, чувствительность к теплу или внезапную потерю веса.
Гипертиреоз чаще всего возникает тремя способами:
- тиреоидит или
воспаление щитовидной железы - узелок щитовидной железы
, который производит слишком много гормона Т4 - аутоиммунное состояние
, известное как болезнь Грейвса
при гипертиреозе , раздражение щитовидной железы, известное как тиреоидит, приводит к попаданию слишком большого количества гормона щитовидной железы в кровь. Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Это может вызвать боль и дискомфорт. Тиреоидит также может возникнуть в результате беременности. Обычно это краткосрочно.
Узлы щитовидной железы часто встречаются как при гипотиреозе, так и при гипертиреозе. Чаще всего эти узелки доброкачественные. При гипертиреозе эти узелки могут привести к увеличению размера щитовидной железы или выработке слишком большого количества гормона щитовидной железы Т4. Врачи не всегда знают, почему это происходит.
Болезнь Грейвса заставляет тело атаковать само себя. Эта атака позволяет щитовидной железе производить слишком много гормона щитовидной железы.Это аутоиммунное заболевание часто является основной причиной гипертиреоза. При болезни Грейвса ваша щитовидная железа вырабатывает слишком много гормонов щитовидной железы.
Лекарства, радиоактивный йод или хирургическое вмешательство — это варианты лечения гипертиреоза. Если не лечить, гипертиреоз может вызвать потерю костной массы или нерегулярное сердцебиение. И тиреоидит Хашимото, и болезнь Грейвса могут передаваться по наследству.
Гипотиреоз вызывает такие симптомы, как замедленный метаболизм, усталость и увеличение веса. Снижение активности щитовидной железы может снизить или замедлить работу вашего организма.
При гипертиреозе вы можете почувствовать, что у вас больше энергии, а не меньше. Вы можете потерять вес, а не набрать вес. И вы можете чувствовать тревогу, а не депрессию.
Наиболее частая разница между двумя заболеваниями связана с уровнем гормонов. Гипотиреоз приводит к снижению гормонов. Гипертиреоз приводит к увеличению выработки гормонов.
В США гипотиреоз встречается чаще, чем гипертиреоз. Однако нередко бывает сверхактивная щитовидная железа, а затем и ее недостаточная, или наоборот.Поиск квалифицированного врача, специализирующегося на щитовидной железе, обычно эндокринолога, является важной частью вашего плана лечения.
Гипертиреоз и болезнь Грейвса | Michigan Medicine
Гипертиреоз возникает, когда щитовидная железа вырабатывает слишком много гормона щитовидной железы. Это заболевание встречается примерно у 1% всех американцев и гораздо чаще поражает женщин, чем мужчин. В самой легкой форме гипертиреоз может не вызывать заметных симптомов; однако у некоторых пациентов избыток гормона щитовидной железы и связанное с этим воздействие на организм может иметь серьезные последствия.
Это заболевание встречается примерно у 1% всех американцев и гораздо чаще поражает женщин, чем мужчин. В самой легкой форме гипертиреоз может не вызывать заметных симптомов; однако у некоторых пациентов избыток гормона щитовидной железы и связанное с этим воздействие на организм может иметь серьезные последствия.
Причины гипертиреоза
Гипертиреоз может быть вызван несколькими причинами:
- Токсический узелок — Один узелок или узелок в щитовидной железе может производить больше гормона щитовидной железы, чем нужно организму, и приводить к гипертиреозу.
- Токсический многоузловой зоб — Если в щитовидной железе имеется несколько узлов, эти узелки иногда могут производить слишком много гормона щитовидной железы, вызывая гипертиреоз. Чаще всего это встречается у пациентов старше 50 лет.Во многих случаях у человека может быть многоузловой зоб в течение нескольких лет, прежде чем он начнет вырабатывать избыточное количество гормона щитовидной железы.

- Болезнь Грейвса — Болезнь Грейвса — это аутоиммунное заболевание, при котором иммунная система организма атакует щитовидную железу. У пациентов с болезнью Грейвса часто наблюдается увеличение щитовидной железы и гипертиреоз. У некоторых пациентов могут быть поражены глаза. Пациенты могут заметить, что глаза становятся более заметными, веки не закрываются должным образом, ощущение песка и общее раздражение в глазах, повышенное слезоотделение или двоение в глазах.Как и другие аутоиммунные заболевания, это состояние может возникать у других членов семьи и гораздо чаще встречается у женщин, чем у мужчин.
- Подострый тиреоидит — Этот тип гипертиреоза может быть следствием вирусной инфекции, вызывающей воспаление щитовидной железы. Это воспаление заставляет щитовидную железу выделять избыточное количество гормона щитовидной железы в кровоток, что приводит к гипертиреозу. Со временем щитовидная железа обычно возвращается в нормальное состояние.
 Поскольку накопленный гормон щитовидной железы был высвобожден, пациенты могут стать гипотиреозом (когда их щитовидная железа вырабатывает слишком мало гормона щитовидной железы) на период времени, пока щитовидная железа не сможет накапливать новые запасы гормона щитовидной железы.
Поскольку накопленный гормон щитовидной железы был высвобожден, пациенты могут стать гипотиреозом (когда их щитовидная железа вырабатывает слишком мало гормона щитовидной железы) на период времени, пока щитовидная железа не сможет накапливать новые запасы гормона щитовидной железы. - Послеродовой тиреоидит — У некоторых женщин в течение нескольких месяцев после родов развивается гипертиреоз от легкой до умеренной степени тяжести, который обычно длится от 1 до 2 месяцев. Часто за этим следует несколько месяцев гипотиреоза. Большинство женщин выздоравливают и имеют нормальную функцию щитовидной железы.
- Чрезмерное потребление йода — Некоторые источники пищи с высокой концентрацией йода, такие как безрецептурные добавки, таблетки ламинарии, некоторые отхаркивающие средства, амиодарон (лекарство, используемое для лечения определенных проблем с сердечным ритмом) и рентгеновские красители, могут иногда вызывать гипертиреоз у некоторых пациентов.
 В большинстве случаев гипертиреоз обычно проходит после прекращения приема добавки.
В большинстве случаев гипертиреоз обычно проходит после прекращения приема добавки. - Избыточное лечение гормоном щитовидной железы — У пациентов, принимающих слишком много заместительных гормонов щитовидной железы, также может развиться гипертиреоз. Пациенты должны проходить оценку уровня гормонов щитовидной железы у врача не реже одного раза в год и НИКОГДА не должны вводить себе «дополнительные» дозы, если только по указанию врача. При изменении лекарств для щитовидной железы всегда следует руководствоваться тестированием функции щитовидной железы.
Симптомы гипертиреоза
При развитии гипертиреоза пациенты могут испытывать некоторые из следующих признаков или симптомов:
- быстрое или нерегулярное сердцебиение
- беспокойство или раздражительность
- дрожание рук
- потеря веса, несмотря на то, что съели столько же или даже больше, чем обычно
- приливы и повышенное потоотделение
- Выпадение волос на коже головы
- Отделение ногтей от ногтевого ложа
- Слабость мышц, особенно в предплечьях и бедрах
- жидкий или частый стул
- изменений кожи
- Необъяснимое изменение менструального цикла у женщин
- повышенная вероятность выкидыша
- Нерегулярный сердечный ритм или учащенное сердцебиение
- потеря кальция из костей, ведущая к снижению плотности костей
Как диагностируется гипертиреоз?
Есть признаки и симптомы гипертиреоза, которые может определить врач.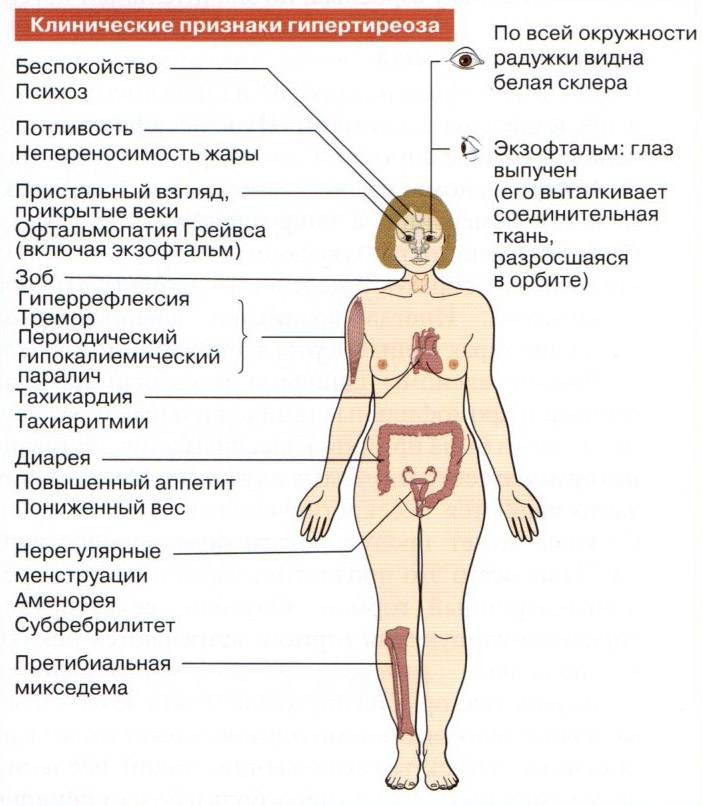 Признаки и симптомы гипертиреоза часто неспецифичны и также могут быть связаны со многими другими причинами. Лабораторные тесты используются для подтверждения диагноза гипертиреоза и вероятной причины. Врач первичной медицинской помощи может поставить диагноз гипертиреоза, но может потребоваться помощь эндокринолога, врача, специализирующегося на заболеваниях щитовидной железы и других эндокринных заболеваниях.
Признаки и симптомы гипертиреоза часто неспецифичны и также могут быть связаны со многими другими причинами. Лабораторные тесты используются для подтверждения диагноза гипертиреоза и вероятной причины. Врач первичной медицинской помощи может поставить диагноз гипертиреоза, но может потребоваться помощь эндокринолога, врача, специализирующегося на заболеваниях щитовидной железы и других эндокринных заболеваниях.
Лучшим тестом для определения общей функции щитовидной железы является уровень тиреотропного гормона (ТТГ).ТТГ вырабатывается в головном мозге и направляется в щитовидную железу, чтобы стимулировать выработку и высвобождение большего количества гормонов щитовидной железы. Высокий уровень ТТГ говорит о том, что в организме не хватает гормона щитовидной железы. Уровень ТТГ ниже нормы указывает на то, что в организме обычно более чем достаточно гормона щитовидной железы, и может указывать на гипертиреоз. При развитии гипертиреоза уровни свободного тироксина (Т4) и трийодтиронина (Т3) превышают нормальные. Другие лабораторные исследования могут помочь определить причину гипертиреоза.Тиреотропные иммуноглобулины (TSI) могут быть обнаружены в крови, если болезнь Грейвса является причиной гипертиреоза. Антитела к тироидной пероксидазе и другие антитела против щитовидной железы также наблюдаются при некоторых заболеваниях, ведущих к гипертиреозу.
Другие лабораторные исследования могут помочь определить причину гипертиреоза.Тиреотропные иммуноглобулины (TSI) могут быть обнаружены в крови, если болезнь Грейвса является причиной гипертиреоза. Антитела к тироидной пероксидазе и другие антитела против щитовидной железы также наблюдаются при некоторых заболеваниях, ведущих к гипертиреозу.
Лечение гипертиреоза
В настоящее время существует несколько эффективных методов лечения гипертиреоза в зависимости от причины, тяжести и ряда других факторов. Наиболее распространенные методы лечения гипертиреоза включают антитиреоидные препараты, радиоактивный йод и хирургическое вмешательство на щитовидной железе.
Антитиреоидные препараты (чаще всего метимазол) снижают выработку гормонов щитовидной железы. Антитиреоидное лекарство не лечит болезнь, но работает, пока пациент принимает лекарство. Обычно это не рекомендуется в качестве долгосрочного решения, хотя у некоторых пациентов гипертиреоз действительно переходит в ремиссию, и прием лекарства можно прекратить. Если гипертиреоз не переходит в ремиссию через два года, часто рекомендуется более радикальное лечение (тиреоидэктомия или радиоактивный йод).
Если гипертиреоз не переходит в ремиссию через два года, часто рекомендуется более радикальное лечение (тиреоидэктомия или радиоактивный йод).
Радиоактивный йод (RAI) — распространенное средство для лечения гипертиреоза. Щитовидная железа — один из немногих органов в организме, который активно поглощает йод. Это позволяет радиоактивному йоду избирательно повреждать щитовидную железу, не затрагивая другие части тела. В конечном итоге щитовидная железа разрушается и исчезает, и организм больше не производит свой гормон щитовидной железы. Как правило, это лечение может применяться у пациентов с болезнью Грейвса или у пациентов с узелками в щитовидной железе, вызывающими гипертиреоз.Не все случаи гипертиреоза хорошо реагируют на радиоактивный йод.
После приема радиоактивного йода большинству пациентов потребуется заместительная терапия гормона щитовидной железы левотироксином (Synthroid, Levothroid и другие торговые марки). Уровни гормонов щитовидной железы будут часто проверяться вначале, а затем часто проверяются только один раз в год после определения правильной дозы гормона щитовидной железы для пациента.
У некоторых пациентов гипертиреоз лечится путем частичного или полного удаления щитовидной железы хирургическим путем.
Решение о том, какое лечение гипертиреоза является правильным, принимается в индивидуальном порядке в соответствии с медицинским, социальным и семейным анамнезом каждого пациента. Часто хирургическая тиреоидэктомия рекомендуется вместо RAI в следующих случаях:
- Большая щитовидная железа, вызывающая симптомы сжатия, вряд ли поддается адекватному лечению с помощью RAI
- Значительное сжатие смежных структур и симптомы сжатия
- Болезнь глаза Грейвса от умеренной до тяжелой
- Неудачное лечение
- Побочная реакция на антитиреоидные препараты
- Необходимость быстрого лечения гипертиреоза
- Боязнь радиационного воздействия, несоблюдение норм радиационной безопасности
- Сосуществующие узелки щитовидной железы и необходимость исключения возможности рака щитовидной железы
- Маленькие дети дома
- Беременность, желание забеременеть в течение следующих 4-6 месяцев или лактация
- Желание пациента
Что особенного в лечении болезни Грейвса в Мичиганском университете?
UM — одно из немногих мест в стране, где есть мультидисциплинарная группа, занимающаяся лечением пациентов с болезнью Грейвса.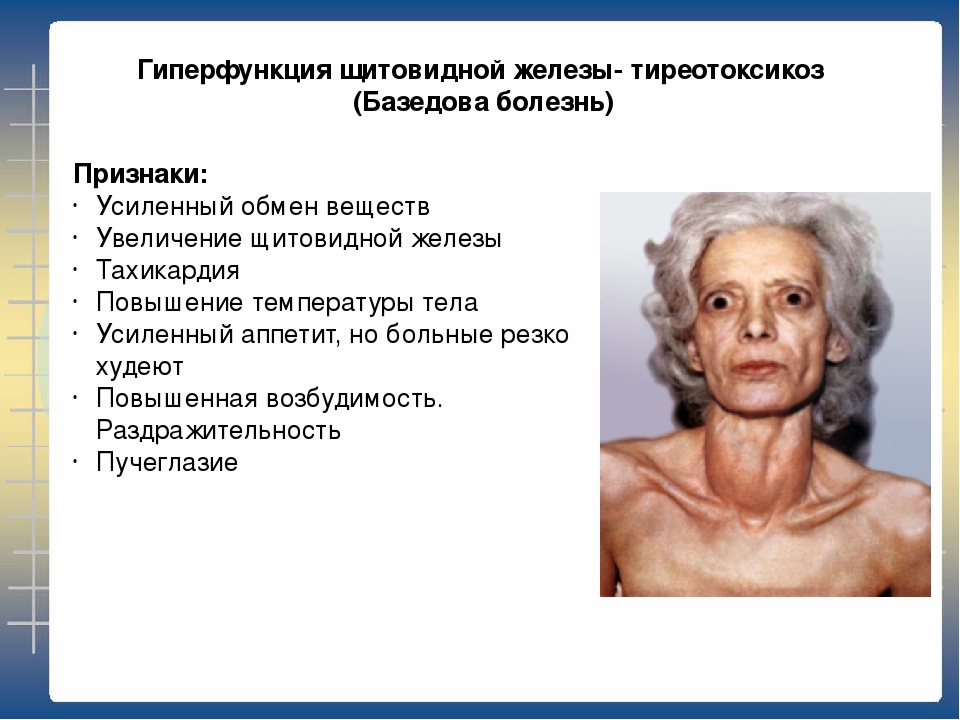 Многопрофильная группа UM состоит из эндокринологов, эндокринных хирургов, офтальмологов, врачей ядерной медицины, ревматологов и психиатров. Наша группа принимает пациентов с болезнью Грейвса со всей страны и сотрудничает с одной из самых известных национальных организаций, занимающихся оказанием помощи пациентам и их семьям в борьбе с болезнью Грейвса и болезнью глаз. Наша группа регулярно публикует статьи с новыми результатами исследований болезни Грейвса.
Многопрофильная группа UM состоит из эндокринологов, эндокринных хирургов, офтальмологов, врачей ядерной медицины, ревматологов и психиатров. Наша группа принимает пациентов с болезнью Грейвса со всей страны и сотрудничает с одной из самых известных национальных организаций, занимающихся оказанием помощи пациентам и их семьям в борьбе с болезнью Грейвса и болезнью глаз. Наша группа регулярно публикует статьи с новыми результатами исследований болезни Грейвса.
Офтальмологи нашей группы специализируются на лечении глазной болезни Грейвса, которая требует сложного лечения.Большинство офтальмологов имеют небольшой опыт лечения пациентов с болезнью Грейвса и болезнью глаз Грейвса. Для пациентов с глазной болезнью Грейвса серьезность глазного заболевания определяет выбор типа лечения гипертиреоза, если эти две проблемы возникают вместе.
В то время как пациенты без болезни Грейвса или только с легкой формой заболевания глаз могут быть кандидатами на любой из трех типов лечения гипертиреоза, пациенты с умеренным или тяжелым заболеванием глаз часто направляются на хирургическую тиреоидэктомию, так как RAI имеет более высокую вероятность ухудшение глазных болезней, чем операция.
Разница между гипотиреозом и гипертиреозом (со сравнительной таблицей)
Состояние, при котором щитовидная железа вырабатывает меньшее количество гормонов щитовидной железы, называется гипотиреоз , а состояние, при котором наблюдается перепроизводство гормонов щитовидной железой, называется гипертиреоид . Щитовидная железа расположена в передней части шеи и влияет на обмен веществ почти во всем организме.
Основная функция щитовидной железы — хранить, секретировать и производить гормоны, особенно трийодтиронин (T3) и тироксин (T4) , в кровоток, который регулирует многие функции, включая метаболизм, температуру тела, частоту сердечных сокращений и кровяное давление, рост и развитие головного мозга и нервной системы.Видно, что гипотиреоз встречается чаще, чем гипертиреоз.
Обе болезни обозначаются как « аутоиммунное заболевание ». В этом типе есть прямое клеточное повреждение, и, таким образом, соединительная ткань (рубцовая ткань) заменяет клеточную структуру, это происходит из-за атаки антител или лимфоцитов на антигены клеточной мембраны, что приводит к лизису клеток или воспалительной реакции против пораженный орган и постепенно приводит к снижению функции органа.
Таким образом, мы можем сказать, что когда организм ощущает неприятных симптомов , таких как запор, усталость, забывчивость, вам следует посетить врача, чтобы подтвердить любой дисбаланс в уровне гормонов щитовидной железы. И если выявлено отклонение активности этих гормонов, результатом может быть гипотиреоз или гипертиреоз.
Когда выработка гормонов в щитовидной железе на недостаточна или не может производить необходимое количество для правильной функции, это называется гипотиреозом.Однако, когда наблюдается перепроизводство гормонов, гормонов, что превышает необходимое количество, это называется гипертиреозом.
Мы рассмотрим принципиальную разницу между обоими типами, добавив о них дополнительную информацию.
Содержание: гипотиреоз против гипертиреоза
- Сравнительная таблица
- Определение
- Ключевые отличия
- Заключение
Сравнительная таблица
| Основа для сравнения | Гипотироид | Гипертироид |
|---|---|---|
| Значение | Когда щитовидная железа не может производить или секретировать необходимое количество гормонов щитовидной железы, что приводит к неправильной функции организма, это называется гипотиреозом. | Когда происходит избыточное производство гормонов щитовидной железы щитовидной железой и, таким образом, нарушается нормальная функция организма, это называется гипертиреозом. |
| Также известен как | Его также называют недостаточной активностью щитовидной железы. | Он также известен как сверхактивная щитовидная железа. |
| Причины | 1. Низко-йодная диета. 2. Радиационное облучение после лечения рака 3. Генетика 4. Тиреоидит Хашимото, или аутоиммунное заболевание, или хронический лимфоцитарный тиреоидит. 5. Лекарства, применяемые при лечении рака, психических расстройств и сердечных заболеваний. | 1. Опухание щитовидной железы 2. Узлы щитовидной железы 3. Болезнь Гравеса (заболевание, стимулирующее выработку гормонов щитовидной железы). 4. Опухоли яичников или яичек. 5. Доброкачественные опухоли щитовидной железы или гипофиза. |
| Симптомы | 1. Замедленный метаболизм. 2. Увеличение веса. 3. Усталость. 4. Зоб (опухоль щитовидной железы). 5. Медленный пульс. 6. Чувствительность к холоду. 7. Сухие волосы и их выпадение. 8.Депрессия. 9. Судороги в мышцах. 10. Запор. 11. Синдром запястного канала. | 1. шаткость 2. жарко. 3. Зудящая красная кожа. 4. Выпадение волос. 5. Бегущее сердце. 6. Потеря веса. 7. Чувство беспокойства или беспокойства. 8. Потеря сознания. 9. Тошнота и рвота. |
| Влияние на гормоны | Приводит к снижению гормонов. | Это приводит к увеличению выработки гормонов. |
| Диагноз | Тест на тиреотропный гормон (ТТГ), сканирование щитовидной железы, тест на тироидстимулирующий иммуноглобулин (TSI), тест на поглощение радиоактивного йода. | Тест на тиреотропный гормон (ТТГ), сканирование щитовидной железы, тест на тиреотропный иммуноглобулин (TSI), тест на поглощение радиоактивного йода, а также тесты Т3 и Т4. |
| Лечение | Синтетический гормон щитовидной железы (например, левотироксин) или корректирующие наблюдаемые добавки йода. | Бета-блокаторы (например, пропанолол) для облегчения симптомов, антитиреоидные препараты (например, метимазол) для замедления активности по сравнению с реактивной щитовидной железой. |
| Непереносимость температуры | Непереносимость холода. | Непереносимость тепла. |
Определение гипотиреоза
Производство минус гормона щитовидной железы в соответствии с потребностями организма называется гипотиреозом , также называемым производимым гормоном щитовидной железы .Он широко известен как тиреоидит Хашимото . При этом аутоиммунном заболевании поражается щитовидная железа, что приводит к отмиранию тканей.
При удалении щитовидной железы из-за гипертиреоза пациент может заразиться гипотиреозом, если он не пройдет соответствующую заместительную терапию тироидными гормонами.
Уровень тиреотропного гормона (ТТГ) составляет , нормальный диапазон находится между ,5 и 4,5 мл Ед / л . Но если уровень выходит за пределы указанного диапазона, считается, что у пациента либо гипотиреоз, либо гипертироид.
Признаки и симптомы включают сонливость, запор, увеличение веса, непереносимость холода, медленное сердцебиение, напряжение, бесплодие, эректильную дисфункцию, депрессию, потерю памяти, отсутствие концентрации, отек века, ног, рук, вздутие живота, круглое опухшее лицо, сухая и бледная кожа, кожный зуд, выпадение волос, длительные и частые менструации, жесткость мышц, боли.
Лечение варьируется от человека к человеку и от множества причин возникновения заболевания, но, как правило, гипотиреоз контролируется с помощью синтетического гормона щитовидной железы или соответствующих добавок йода.Иногда может возникать состояние типа « микседема кома », это снижение уровня сознания, низкая температура тела, судороги.
Определение гипертиреоза
Перепроизводство гормонов щитовидной железы называется гипертиреоидом, также называемым гиперфункцией щитовидной железы . Причин перепроизводства гормонов щитовидной железы может быть множество, например, пост-эффект болезни Грейвса приведет к гиперактивности щитовидной железы и, таким образом, к образованию слишком большого количества гормонов в организме.
Когда наблюдается «поток» избыточного количества гормонов, ведущий к воспалению желез, это подострый тиреоидит . Токсический диффузный зоб или болезнь Грейвса является наиболее частой причиной гипертиреоза в целом. При этом заболевании опухает щитовидная железа, а иногда и глаза. Из-за чрезмерной активности щитовидной железы она выделяет в кровоток избыточное количество гормона щитовидной железы.
Признаки и симптомы включают потерю веса, диарею, гиперактивность, непереносимость тепла, учащенное сердцебиение, бесплодие, эректильную дисфункцию, самопроизвольный аборт, нервозность, раздражение, беспокойство, отек лодыжек, пигментацию, кожный зуд, выпадение волос, покраснение ладони, нечастые менструации, мышечная слабость.
Диагноз такой же, как обсуждался выше, но наряду с проверкой уровня ТТГ подозреваемых пациентов также просят проверить их уровни Т3 и Т4. Здесь уровень Т3 и Т4 становится выше нормы. Другие тесты — это сканирование щитовидной железы и тест на поглощение радиоактивного йода.
У пожилых пациентов могут возникать серьезные осложнения, такие как « Кризис тиреотоксикоза (тиреоидный шторм) », что приводит к учащению пульса (тахикардия), которая также является нерегулярной, и другим признакам недостаточности.
Ключевые различия между гипотиреозом и гипертироидом
Ниже приведены ключевые различия между гипотиреозом и гипертироидом:
- Когда щитовидная железа неспособна производить или секретировать необходимое количество гормонов щитовидной железы, что приводит к нарушению функции организма, это называется гипотиреозом ; тогда как когда происходит перепроизводство тироидных гормонов щитовидной железой и, таким образом, нарушается нормальная функция организма, это называется гипертироидом .
- Гипотироид также известен как гиперактивная щитовидная железа , а гипертироид также известен как гиперактивная щитовидная железа .
- Важные причины гипотиреоза — это диета с низким содержанием йода, радиационное облучение после лечения рака, генетика, тиреоидит Хашимото, аутоиммунное заболевание или хронический лимфоцитарный тиреоидит, лекарства, используемые при лечении рака, психиатрические состояния и проблемы с сердцем; в то время как причины гипертиреоза включают опухоль щитовидной железы, узелки щитовидной железы, болезнь Грейвса (заболевание, стимулирующее гормоны щитовидной железы), опухоли яичников или яичек, доброкачественные опухоли щитовидной железы или гипофиза.
- Существует множество признаков и симптомов гипотиреоза, таких как замедленный метаболизм, увеличение веса, усталость, зоб (отек щитовидной железы), медленное сердцебиение, чувствительность к холоду, сухость и выпадение волос, депрессия, мышечные судороги, запор, синдром запястного канала. Но признаки и симптомы гипертиреоза противоположны таковому у гипотиреоза, который включает дрожь, ощущение жара, зудящую красную кожу, выпадение волос, учащенное сердцебиение, потерю веса, чувство беспокойства или беспокойства, потерю сознания, тошноту и рвоту.
- Гипотироид приводит к уменьшению на количества необходимых гормонов; Гипертироид приводит к увеличению на гормонов, производимых на человек.
- Диагностика гипотиреоза и гипертиреоза такие же, как тест на тиреотропный гормон (ТТГ), сканирование щитовидной железы, тест на тиреотропный иммуноглобулин (TSI), тест на поглощение радиоактивного йода, но при гипертиреоидном тесте Т3 и Т4 также проводятся .
- Лечение гипотиреоза включает синтетический гормон щитовидной железы (например,g., левотироксин) или добавление йода, наблюдаемое при коррекции, в то время как лечение гипертиреоза включает бета-блокаторы (например, пропанолол) для облегчения симптомов, антитиреоидные препараты (например, метимазол) для замедления чрезмерно реактивной щитовидной железы.
- Человек, страдающий гипотиреозом, не переносит холода , а человек с гипертиреозом — непереносимость тепла .
Заключение
Отсюда мы заключаем, что оба заболевания связаны с дисбалансом регуляции щитовидной железы, которая секретирует гормоны щитовидной железы.Гипотироид — это состояние, также известное как недостаточная активность щитовидной железы, которое приводит к снижению выработки гормона щитовидной железы, даже меньшему, чем требуется, в то время как гипертиреоид, который также известен как гиперактивная щитовидная железа, — это состояние, когда щитовидная железа чрезмерно производит гормоны.
.

 и Т3св.) в крови (степень снижения в крови уровня ТТГ к тяжести тиреотоксикоза не имеет отношения)
и Т3св.) в крови (степень снижения в крови уровня ТТГ к тяжести тиреотоксикоза не имеет отношения)
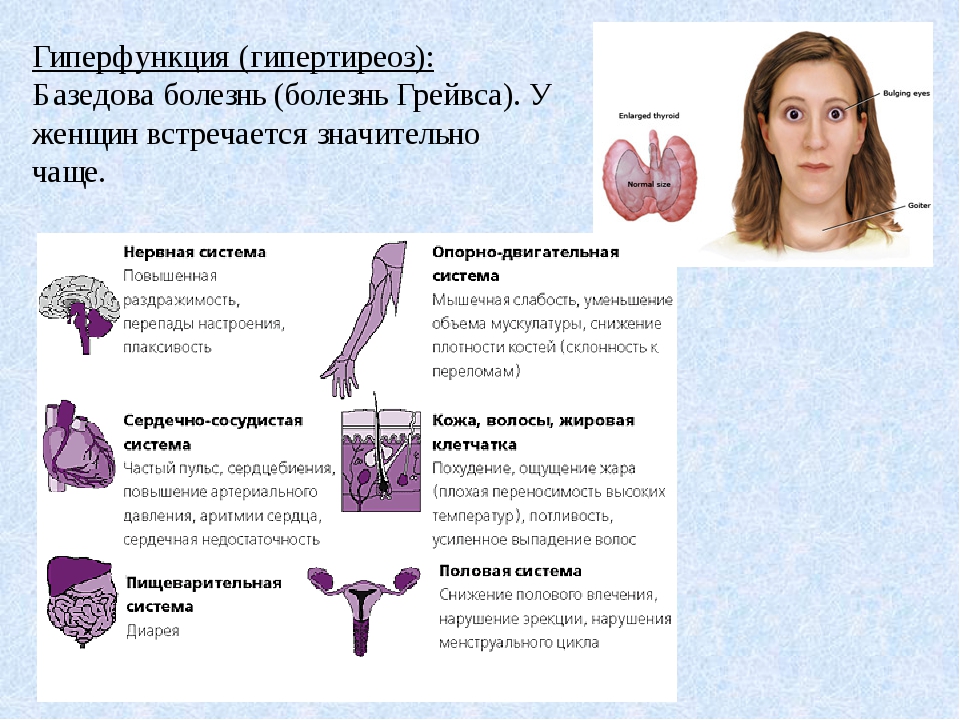 е. очень высокий
е. очень высокий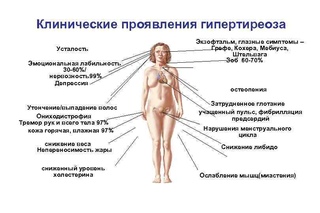



 Поскольку накопленный гормон щитовидной железы был высвобожден, пациенты могут стать гипотиреозом (когда их щитовидная железа вырабатывает слишком мало гормона щитовидной железы) на период времени, пока щитовидная железа не сможет накапливать новые запасы гормона щитовидной железы.
Поскольку накопленный гормон щитовидной железы был высвобожден, пациенты могут стать гипотиреозом (когда их щитовидная железа вырабатывает слишком мало гормона щитовидной железы) на период времени, пока щитовидная железа не сможет накапливать новые запасы гормона щитовидной железы.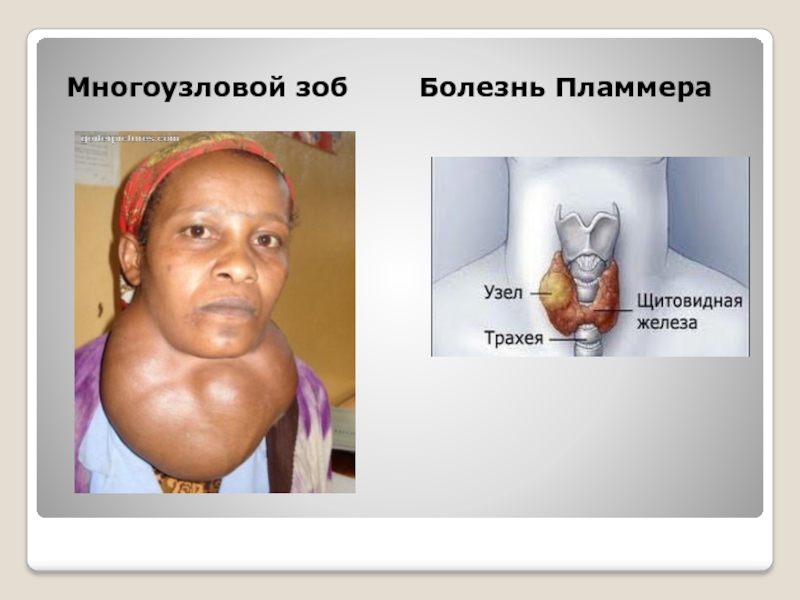 В большинстве случаев гипертиреоз обычно проходит после прекращения приема добавки.
В большинстве случаев гипертиреоз обычно проходит после прекращения приема добавки.