Ложный сустав › Болезни › ДокторПитер.ру
Ложный сустав – это нарушение непрерывности трубчатой кости и развитие несвойственной ей подвижности.
Признаки
Главный признак ложного сустава – подвижность кости там, где ее быть не должно. При этом может нарушаться функция конечности. Однако если ложный сустав образовался на одной из костей двухкостного сегмента скелета, например, на одной из костей предплечья, то подвижности может и не быть. Кроме того, часто конечность с ложным суставом искривлена или укорочена.
Боль редко становится симптомом этого заболевания. Чаще всего она появляется при ходьбе, если ложный сустав образовался на ноге.
Описание
Ложный сустав может быть врожденным и приобретенным. Врожденный ложный сустав проявляется обычно, когда ребенок начинает ходить. А образуется он из-за неправильного развития скелета в процессе внутриутробного развития. Это довольно редкое нарушение. Чаще всего ложный сустав в этом случае образуется на голени в нижней ее трети.
Чаще всего ложный сустав в этом случае образуется на голени в нижней ее трети.
Приобретенный ложный сустав появляется в результате неправильного срастания кости после перелома или операции.
Причин его возникновения множество, они могут быть местными и общими. Местные причины делят на несколько групп:
-
I группа – причины, связанные с ошибками в лечении. Это может быть недостаточно полное совмещение отломков, неполное устранение тканей, зажатых отломками, неправильная иммобилизация (создание неподвижности). -
II группа – причины, связанные с тяжестью травмы. Например, ложный сустав может возникнуть, если была утрачена значительная часть кости, или при нагноении кости, или при размозжении большого участка мышц. -
III группа – причины связанные с анатомо-физиологическими особенностями кровоснабжения кости. Это очень важная группа, так как из-за нарушения кровообращения может нарушиться процесс костеобразования, уменьшиться плотность костной мозоли.
Общие причины возникновения ложного сустава – это авитаминоз, особенно недостаток витамина D, гормональные сдвиги, в том числе и беременность, различные хронические заболевания, расстройства нервной системы.
Различаются ложные суставы и по виду. Так, бывают фиброзные ложные суставы, истинные (фиброзно-синовиальные) и ложные суставы с потерей костного вещества.
Диагностика
Чтобы убедиться в наличии ложного сустава, нужно сделать рентгенографию. Ее делают в двух взаимно перпендикулярных проекциях. На рентгенограмме видно отсутствие костной мозоли, которая должна бы соединять концы двух отломков. Концы отломков сглажены и закруглены, но могут быть и коническими. Бывает, что конец одного отломка имеет форму полусферы и похож на суставную головку, а конец второго имеет вогнутую поверхность. Концы отломков могут и утолщаться. При всем этом на рентгенограмме видна суставная щель.
Лечение
Лечение ложного сустава только оперативное.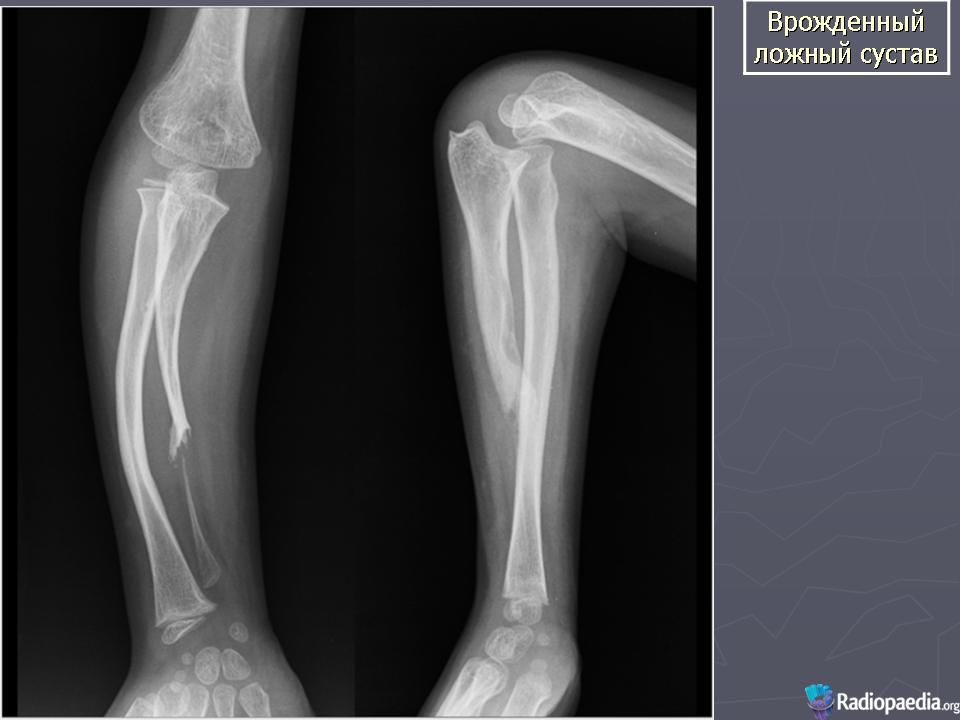 Если в месте сустава есть воспаление, нужно дождаться, пока оно стихнет. Если в месте сустава есть рубцовая ткань, ее нужно удалить. При этом иссеченную ткань замещают полноценным лоскутом кожи с подкожно-жировой клетчаткой. После этих манипуляций приступают к операции на кости.
Если в месте сустава есть воспаление, нужно дождаться, пока оно стихнет. Если в месте сустава есть рубцовая ткань, ее нужно удалить. При этом иссеченную ткань замещают полноценным лоскутом кожи с подкожно-жировой клетчаткой. После этих манипуляций приступают к операции на кости.
Часто для восстановления целостности трубчатой кости используется методика, разработанная Г. А. Илизаровым. При этом концы кости после предварительной обработки соединяются перекрещивающимися спицами, закрепленными в аппарате Илизарова (аппарат, предназначенный для длительной фиксации кости или фрагментов костной ткани).
Хорошие результаты достигаются и при использовании компрессионно-дистракционного остеосинтеза (соединения отломков кости с помощью специальной конструкции на время, необходимое для сращивания кости). В этом случае при лечении пациент может ходить, наступая на пораженную конечность не опасаясь, что отломки кости сместятся. Этот метод также основан на использовании аппарата Илизарова.
Профилактика
Профилактика врожденных ложных суставов не разработана. А профилактика приобретенных ложных суставов заключается в правильном лечении переломов, хорошей иммобилизации больного органа. Пациенты часто просят снять гипс только на основании того, что у них уже ничего не болит, или надо куда-то уезжать, или срочно надо выходить на работу. Делать этого не стоит, так как если снять гипс раньше, до того, как конечность срастется окончательно, в месте перелома может образоваться ложный сустав.
© Доктор Питер
Врожденный ложный сустав голени. Проблемы, возможные варианты решения Текст научной статьи по специальности «Клиническая медицина»
© Группа авторов, 2014.
УДК 616.71-001.59-098.227.844:616.833-006.38.03
Врожденный ложный сустав голени. Проблемы, возможные варианты решения
С. А. Кутиков, A.R. Lettreuch, A. Saighi-Bouaouina, Д.Ю. Борзунов, Г.В. Дьячкова
А. Кутиков, A.R. Lettreuch, A. Saighi-Bouaouina, Д.Ю. Борзунов, Г.В. Дьячкова
Pseudoarthrosis of the leg. Problems, possible solutions
S.A. Kutikov, A.R. Lettreuch, A. Saighi-Bouaouina, D.Iu. Borzunov, G.V. D’iachkova
Федеральное государственное бюджетное учреждение «Российский научный центр «Восстановительная травматология и ортопедия» им. академика Г. А. Илизарова» Минздрава России, г. Курган
(директор — д.м.н. А.В. Губин) Université de Blida Hôpital de Douera, Algérie
Цель. Используя опыт двух клиник определить основные направления и оценить эффективность применяемых технологий при лечении врожденного ложного сустава костей голени. Материалы и методы. Проанализированы результаты лечения 57 пациентов, лечившихся в ФГБУ «РНЦ «ВТО» им.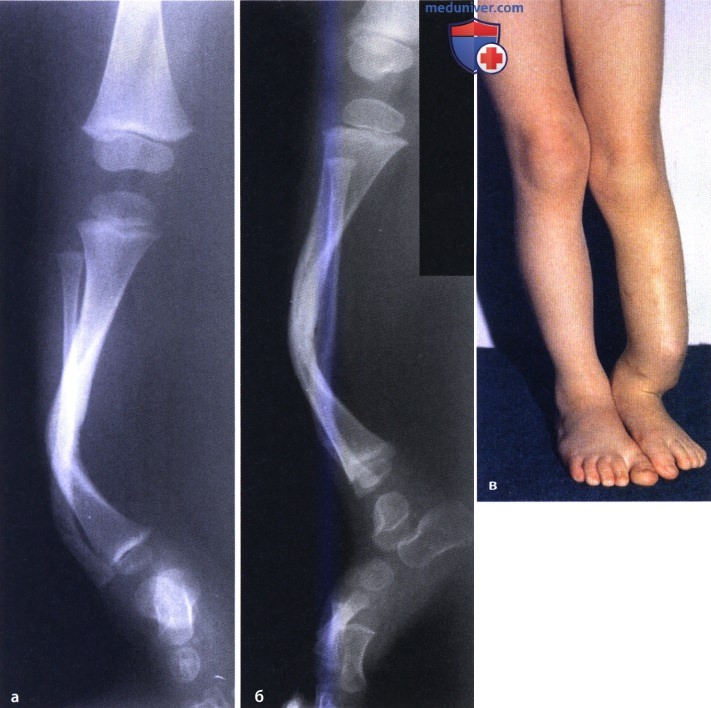 акад. Г.А. Илизарова» и в отделении хирургической ортопедии A университетского медицинского центра de DOUERA г. Блида, Алжир, в период с 2000 по 2013 год (25 мальчиков и 32 девочки). Средний возраст пациентов 10,5 года. Впервые оперированы 17 (30 %) пациентов, 38 (67 %) больных перенесли от двух до восьми операций до обращения в наши клиники. У двух (3 %) больных было более восьми вмешательств на предыдущих этапах лечения. Авторы в 37 случаях (65 %) применяли метод Илизарова (первая группа), в 12 (21 %) — метод индуктивной мембраны Masquelet (вторая группа), в трех клинических наблюдениях (5 %) выполняли обширную резекцию участка кости с последующим замещением дефекта аутотрансплантатом (третья группа). Приведены клинические примеры. Результаты. Средняя продолжительность лечения в группе I составила 246,4 дня (монолокальный компрессионно-дистракционный), 219,7 дня (билокальный компрессионно-дистракционный) и 215 дней (полилокальный компрессионно-дистракционный остеосинтез). В среднем, отломки берцовых костей удлинили на 9,3±3,8 см.
акад. Г.А. Илизарова» и в отделении хирургической ортопедии A университетского медицинского центра de DOUERA г. Блида, Алжир, в период с 2000 по 2013 год (25 мальчиков и 32 девочки). Средний возраст пациентов 10,5 года. Впервые оперированы 17 (30 %) пациентов, 38 (67 %) больных перенесли от двух до восьми операций до обращения в наши клиники. У двух (3 %) больных было более восьми вмешательств на предыдущих этапах лечения. Авторы в 37 случаях (65 %) применяли метод Илизарова (первая группа), в 12 (21 %) — метод индуктивной мембраны Masquelet (вторая группа), в трех клинических наблюдениях (5 %) выполняли обширную резекцию участка кости с последующим замещением дефекта аутотрансплантатом (третья группа). Приведены клинические примеры. Результаты. Средняя продолжительность лечения в группе I составила 246,4 дня (монолокальный компрессионно-дистракционный), 219,7 дня (билокальный компрессионно-дистракционный) и 215 дней (полилокальный компрессионно-дистракционный остеосинтез). В среднем, отломки берцовых костей удлинили на 9,3±3,8 см.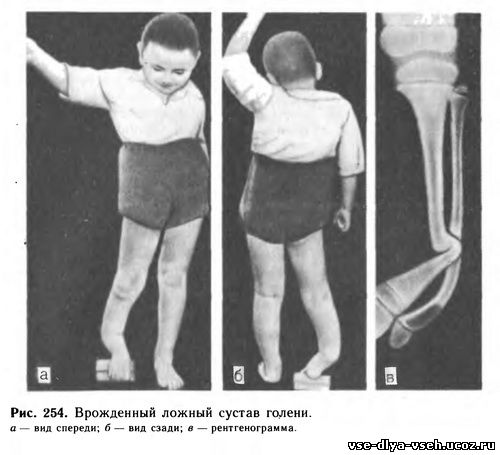 У пациентов второй группы консолидация получена в восьми случаях из 12, у двух пациентов она была недостаточной и у двух пациентов результат не достигнут вследствие тотального лизиса трансплантата. Средний срок консолидации составил 6 месяцев (от 4 до 8 месяцев). У шести больных прибегали к дополнительной костной трансплантации для увеличения костной массы в очаге. В третьей группе консолидация получена у двух больных, одному из них потребовалась дополнительная трансплантация для утолщения трансплантата, после чего получена консолидация. Заключение. Основные методические принципы лечения врожденных ложных суставов голени должны базироваться на применении различных вариантов костнопластических вмешательств и остеоиндуктивных материалов в зоне псевдоартроза, а также дополнительного армирования различными имплантами (спицами, стержнями). Перспективным является использование комбинированных вариантов наружного и погружного остеосинтеза. Ключевые слова: врожденный ложный сустав, нейрофиброматоз I типа, аппарат Илизарова, полилокальный компрессионно-дистракцион-ный остеосинтез, билокальный компрессионно-дистракционный остеосинтез, монолокальный компрессионно-дистракционный остеосинтез, стержень, индуктивная мембрана, аутотрансплантат.
У пациентов второй группы консолидация получена в восьми случаях из 12, у двух пациентов она была недостаточной и у двух пациентов результат не достигнут вследствие тотального лизиса трансплантата. Средний срок консолидации составил 6 месяцев (от 4 до 8 месяцев). У шести больных прибегали к дополнительной костной трансплантации для увеличения костной массы в очаге. В третьей группе консолидация получена у двух больных, одному из них потребовалась дополнительная трансплантация для утолщения трансплантата, после чего получена консолидация. Заключение. Основные методические принципы лечения врожденных ложных суставов голени должны базироваться на применении различных вариантов костнопластических вмешательств и остеоиндуктивных материалов в зоне псевдоартроза, а также дополнительного армирования различными имплантами (спицами, стержнями). Перспективным является использование комбинированных вариантов наружного и погружного остеосинтеза. Ключевые слова: врожденный ложный сустав, нейрофиброматоз I типа, аппарат Илизарова, полилокальный компрессионно-дистракцион-ный остеосинтез, билокальный компрессионно-дистракционный остеосинтез, монолокальный компрессионно-дистракционный остеосинтез, стержень, индуктивная мембрана, аутотрансплантат.
Purpose. To determine the main directions and evaluate the efficiency of the technologies used in treatment of pseudoarthrosis of the leg bones. Materials and Methods. The results of 57 patients treated in FSBI «RISC RTO» and in the Department of Surgical Orthopaedics A of the University Medical Center de DOUERA (Blida, Algeria) within the period of 2000-2013 (25 boys and 32 girls) analyzed. Mean age of the patients — 10.5 years. 17 (30 %) patients operated for the first time, 38 (67 %) patients underwent from two to eight surgeries before applying to our clinics. Two (3 %) patients underwent more than eight interventions at the previous stages of treatment. The Ilizarov method was used by the authors in 37 cases (65 %) (Group 1), the method of inductive Masquelet membrane — in 12 (21 %) cases (Group 2), and extensive resection of bone part with further defect filling using an autograft performed in three clinical cases (5 %) (Group 3).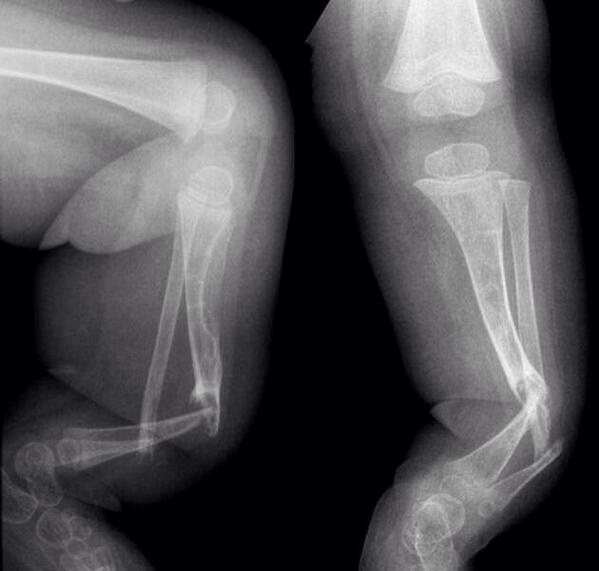 Clinical examples presented. Results. The mean period of treatment in Group 1 was 246.4 days (monolocal compression-distraction), 219.7 days (bilocal compression-distraction), and 215 days (polylocal compression-distraction osteosynthesis). The fragments of leg bones lengthened by 9.3±3.8 cm on the average. Among the patients of Group 2 consolidation achieved in eight cases of 12, it was insufficient in two patients, and the result was not achieved in another two patients due to total lysis of the graft. The mean period of consolidation was six (6) months (range: 4-8 months). Additional bone transplantation required in six patients in order to increase the bone mass in the focus. In Group 3 consolidation achieved in two patients, and additional transplantation required for one of them for the graft thickening, after that consolidation achieved. Conclusion. The main methodological principles of treating congenital pseudoarthroses of the leg should be based on using different variants of osteoplastic interventions and osteoinductive materials in pseudoarthrosis zone, as well as on additional reinforcement with various implants (wires, rods).
Clinical examples presented. Results. The mean period of treatment in Group 1 was 246.4 days (monolocal compression-distraction), 219.7 days (bilocal compression-distraction), and 215 days (polylocal compression-distraction osteosynthesis). The fragments of leg bones lengthened by 9.3±3.8 cm on the average. Among the patients of Group 2 consolidation achieved in eight cases of 12, it was insufficient in two patients, and the result was not achieved in another two patients due to total lysis of the graft. The mean period of consolidation was six (6) months (range: 4-8 months). Additional bone transplantation required in six patients in order to increase the bone mass in the focus. In Group 3 consolidation achieved in two patients, and additional transplantation required for one of them for the graft thickening, after that consolidation achieved. Conclusion. The main methodological principles of treating congenital pseudoarthroses of the leg should be based on using different variants of osteoplastic interventions and osteoinductive materials in pseudoarthrosis zone, as well as on additional reinforcement with various implants (wires, rods).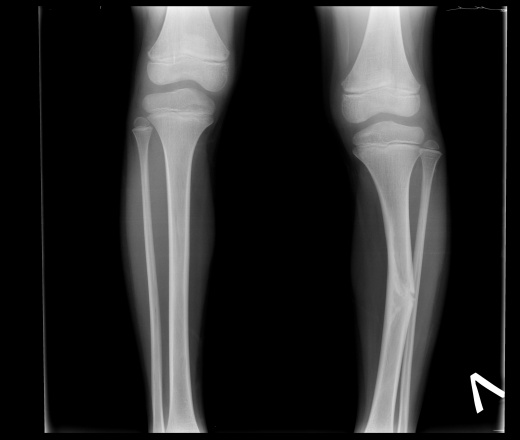 The use of combined variants of external and internal osteosynthesis is promising. Keywords: congenital pseudoarthrosis, Type I neurofibromatosis, the Ilizarov fixator, polylocal compression-distraction osteosynthesis, bilocal compression-distraction osteosynthesis, monolocal compression-distraction osteosynthesis, rod, inductive membrane, autograft.
The use of combined variants of external and internal osteosynthesis is promising. Keywords: congenital pseudoarthrosis, Type I neurofibromatosis, the Ilizarov fixator, polylocal compression-distraction osteosynthesis, bilocal compression-distraction osteosynthesis, monolocal compression-distraction osteosynthesis, rod, inductive membrane, autograft.
ВВЕДЕНИЕ
Этиопатогенез врожденного ложного сустава костей голени (ВЛСКГ) до настоящего времени остается недостаточно ясным, что определяет отсутствие единых подходов к лечению, разнообразие применяемых технологий и методов. Заболевание достаточно редкое, по данным литературы, выявляют одного пациента на 140000-190000 родившихся [2, 23]. По данным D. Ра1еу, 50 % случаев ассоциировано с нейрофиброматозом I типа, 10 % с остеофиброзной дисплазией Кампанацци и 40 % относятся к идиопатическим [26]. В литературе доминирует мнение о связи нейрофиброматоза I типа с врожденным дефектом берцовых костей [8]. Проведенные гистологические исследования показали, что основным изменением в пораженном участке кости является
Проведенные гистологические исследования показали, что основным изменением в пораженном участке кости является
разрастание высокодифференцированной фиброматоз-ной ткани [18]. Заболевание характеризуется устойчивостью к лечению и склонностью к рецидивированию до наступления зрелости скелета. Существует множество классификаций ВЛСКГ, но ни одна не является обоснованием дифференцированного подхода к хирургическому лечению [19]. Для лечения данной категории больных предлагается множество методов как хирургического, так и консервативного лечения. Применяют стимуляцию переменным электрическим током [9], физиотерапевтические процедуры, инъекции золидроновой кислоты [21, 26], препараты кальция. Различные авторы предлагают включать в протокол хирургического лечения резекцию зоны ложного сустава и патологически измененной над-
костницы [7, 20, 22, 26], аутотрансплантацию кости с применением микрохирургических методик [4, 7, 12, 14, 22, 23, 25, 26], внедрение в межотломковое пространство искусственных имплантов с остепотенцирующими свойствами, в том числе костные морфогенетические белки [3, 26, 28]. Метод фиксации сегмента зависит от выбора хирурга, но большинство авторов отдает предпочтение аппарату Илизарова [15,16], интрамедуллярному остео-
Метод фиксации сегмента зависит от выбора хирурга, но большинство авторов отдает предпочтение аппарату Илизарова [15,16], интрамедуллярному остео-
синтезу [7, 10, 22] или их сочетанию [4, 26]. Однако ни одна из методик не гарантирует 100 % консолидации псевдоартроза и полной уверенности в отсутствии рецидива заболевания.
Цель исследования: используя опыт двух клиник определить основные направления и оценить эффективность применяемых технологий при лечении врожденного ложного сустава костей голени.
МАТЕРИАЛЫ И МЕТОДЫ
В основе работы — результаты лечения 57 пациентов, лечившихся в ФГБУ «РНЦ «ВТО» им. акад. Г.А. Илизарова» (ортопедо-травматологическое отделение № 16) и в отделении хирургической ортопедии A университетского медицинского центра de DOUERA г. Блида, Алжир, в период с 2000 по 2013 год.
Средний возраст пациентов 10,5 года. Среди пациентов 25 мальчиков и 32 девочки. Впервые оперированы 17 (30 %) пациентов, 38 (67 %) больных перенесли от двух до восьми операций до обращения в наши клиники. У двух (3 %) больных было более восьми вмешательств на предыдущих этапах лечения. В 80 % клинических наблюдениях псевдоартроз имел типичную локализацию — в нижней трети голени. У одного больного была билатеральная локализация, а у двух больных — бифокальная. В одном случае наблюдался изолированный ложный сустав малоберцовой кости. Тяжелая форма патологии была у 44 (77 %) больных со средним значением антекурвационной деформации 150° (150-90°) и варусной деформацией 160° (170-140°). У 23 пациентов (40 %) была фиксированная, плохо поддающаяся редукции деформация. У 29 пациентов (51 %) была возможна частичная одномоментная коррекция угловой деформации. У пяти больных (9 %) была
Анатомо-функциональные
выявлена болтающаяся форма ложного сустава. Укорочение конечности обнаружено у 46 больных (81 %) со средним значением 7,4±4,2 см (2-12 см), что составляло 31 % длины контралатерального сегмента. У 41 (72 %) пациента имелось ограничение подвижности голеностопного сустава. Нейрофиброматоз I типа установлен клинически у 27 пациентов (47 %). По классификации Crawford 47 (82 %) случаев отнесены к IV типу, 7 случаев (12 %) — к II типу, по одному наблюдению (2 %) соответственно к I и III типам ложных суставов. У одного больного (2 %) был выявлен изолированный псевдоартроз малоберцовой кости с искривлением, отнесенный к V типу по классификации BOYD, т.к. предыдущая классификация не включала подобную семиотику врожденного дефекта. Во всех случаях концы фрагментов ложного сустава были дис-конгруэнтны, атрофированы в 60 % случаев и гипертрофированы с признаками склероза в 40 % клинических наблюдений. В 60 % (у 34 больных) случаев отломки были атрофированы (1/2 диаметра от здоровой конечности на аналогичном уровне), а в остальных 40 % (у 23 пациентов) имели нормо — и гипертрофическую форму.
Укорочение конечности обнаружено у 46 больных (81 %) со средним значением 7,4±4,2 см (2-12 см), что составляло 31 % длины контралатерального сегмента. У 41 (72 %) пациента имелось ограничение подвижности голеностопного сустава. Нейрофиброматоз I типа установлен клинически у 27 пациентов (47 %). По классификации Crawford 47 (82 %) случаев отнесены к IV типу, 7 случаев (12 %) — к II типу, по одному наблюдению (2 %) соответственно к I и III типам ложных суставов. У одного больного (2 %) был выявлен изолированный псевдоартроз малоберцовой кости с искривлением, отнесенный к V типу по классификации BOYD, т.к. предыдущая классификация не включала подобную семиотику врожденного дефекта. Во всех случаях концы фрагментов ложного сустава были дис-конгруэнтны, атрофированы в 60 % случаев и гипертрофированы с признаками склероза в 40 % клинических наблюдений. В 60 % (у 34 больных) случаев отломки были атрофированы (1/2 диаметра от здоровой конечности на аналогичном уровне), а в остальных 40 % (у 23 пациентов) имели нормо — и гипертрофическую форму.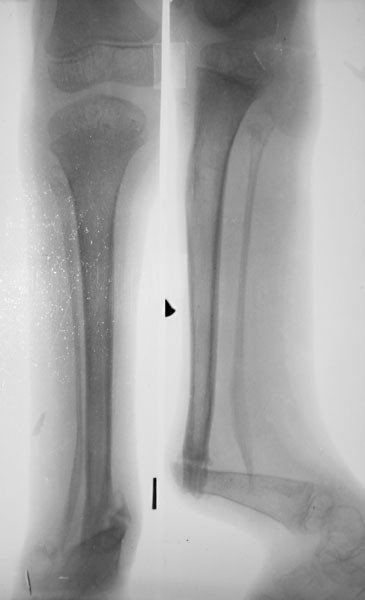 Основные анатомо-функциональные нарушения конечности отражены в таблице 1.
Основные анатомо-функциональные нарушения конечности отражены в таблице 1.
Таблица 1
нарушения конечности
Функциональные и анатомические нарушения конечности Количество больных
n в % от общего количества больных
Нарушение опороспособности конечности 57 100 %
Угловые деформации сегмента 44 77 %
Неравность длины конечностей 46 80 %
Контрактуры смежных суставов 41 57 %
Деформация стопы 36 63 %
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
В 37 случаях (65 %) применяли метод Илизарова, в 12 (21 %) — метод индуктивной мембраны Masquelet, в трех клинических наблюдениях (5 %) выполняли обширную резекцию участка кости с последующим замещением дефекта аутотрансплантатом.
В основной группе пациентов был использован чре-скостный остеосинтез аппаратом Илизарова. В пяти клинических наблюдениях он сочетался с интрамедул-лярным остеосинтезом. По применяемым технологиям чрескостного остеосинтеза пациенты были разделены на три группы: у 17 пациентов (группа I) применялся монолокальный компрессионно-дистракционный остеосинтез, у 18 пациентов билокальный компрессионно-дистракционный (группа II) и у двух пациентов (группа III) — полилокальный компрессионно-дистракционный остеосинтез. Средняя продолжительность лечения в группе I составила 246,4 дня, в группе II -219,7 дня, в группе III — 215 дней. Удлинение отломков
берцовых костей начинали на 5-7 сутки. Темп дистрак-ции составлял 0,5-1 мм в сутки. В среднем, отломки берцовых костей удлинили на 9,3±3,8 см. В процессе лечения у двух больных возникли осложнения, связанные с воспалением, что потребовало дополнительных этапов лечения.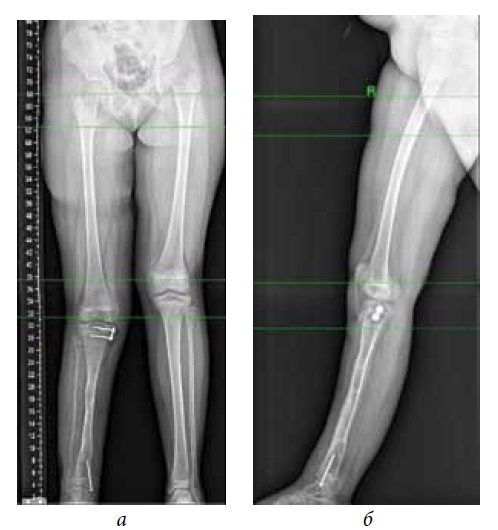 У одного пациента лечение завершилось ампутацией конечности.
У одного пациента лечение завершилось ампутацией конечности.
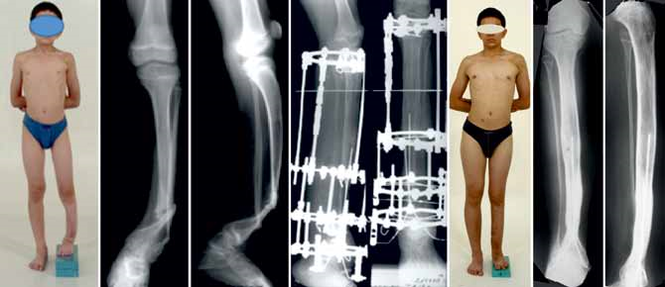
Группа I. Пациентка А., на момент начала лечения в РНЦ «ВТО» им. акад. Г.А. Илизарова была в возрасте 13 лет. Диагноз: врожденный ложный сустав костей левой голени на границе средней и нижней третей, IV тип по Crawford. На предыдущих этапах оперирована два раза с применением чрескостного и накостного остеосинтеза. При поступлении голень была укорочена на 2,0 см и имела варусно (160°) — антекурвационную (150°) деформацию в зоне дефекта (рис. 1, а). Оперативное лечение в два этапа: на первом этапе выполнена дозированная коррекция деформации, на втором — открытая адаптация концов
отломков с погружением дистального в проксимальный (рис. 2, б). Срок фиксации аппаратом — 215 дней. Деформация исправлена, достигнуто сращение (рис. 1, в).
Группа II. Больная Б., 21 г Диагноз: врожденный ложный сустав костей левой голени, тип IV по Crawford.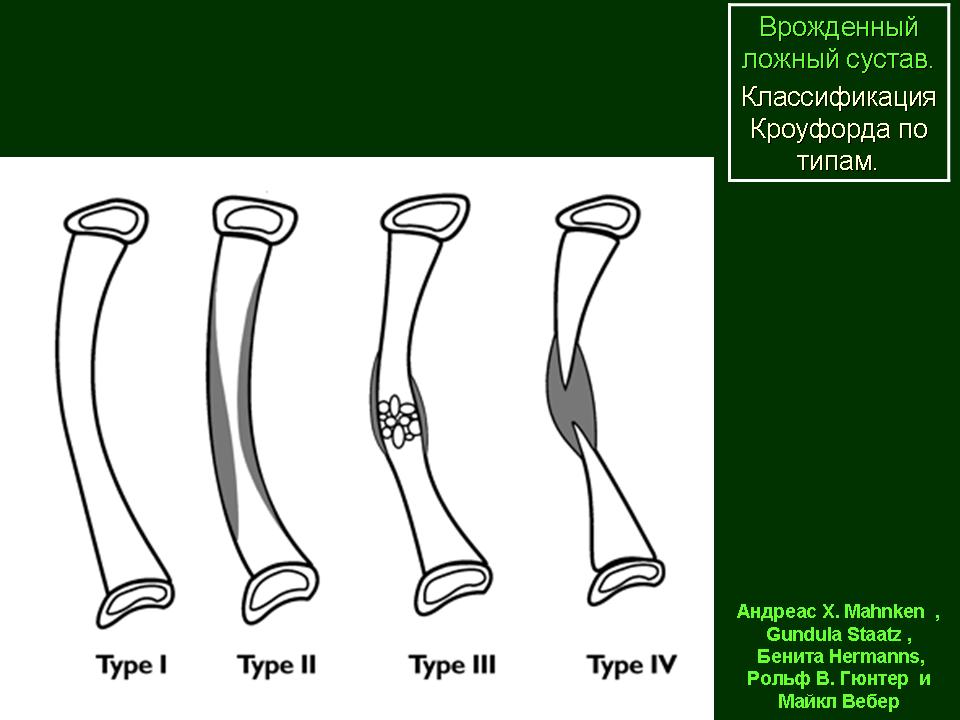 С рождения была обнаружена деформация в нижней трети левой голени. До поступления в РНЦ «ВТО» оперирована более восьми раз, в том числе и с использованием аппарата Илизарова. При поступлении ходила при помощи двух костылей. В нижней трети левой голени выявили патологическую подвижность в пределах 5°. Клинически присутствовала варусная деформация в нижней трети 150°, рекурвационная деформация в верхней трети 170°; вну-
С рождения была обнаружена деформация в нижней трети левой голени. До поступления в РНЦ «ВТО» оперирована более восьми раз, в том числе и с использованием аппарата Илизарова. При поступлении ходила при помощи двух костылей. В нижней трети левой голени выявили патологическую подвижность в пределах 5°. Клинически присутствовала варусная деформация в нижней трети 150°, рекурвационная деформация в верхней трети 170°; вну-
тренняя торсия голени 30°. Укорочение левой голени составляло 6 см. Выявили боковую разболтанность левого коленного сустава, комбинированную контрактуру левого голеностопного сустава. Пациентке был выполнен остео-синтез левого бедра и голени аппаратом Илизарова, произведена остеотомия левой малоберцовой кости в нижней трети, большеберцовой — в верхней трети. На шестые сутки была начата дистракция в верхней трети темпом 1 мм в сутки в 4 приема, поддерживающая компрессия на стыке отломков ВЛСКГ. Период дистракции составил 60 дней, последующей фиксации — 124 дня. В результате лечения была достигнута консолидация ВЛСКГ, исправлена деформация, голень удлинена на 4 см.
В результате лечения была достигнута консолидация ВЛСКГ, исправлена деформация, голень удлинена на 4 см.
Рис. 1. Рентгенограммы голени больной А., 13 лет: а — до лечения; б — на этапе лечения; в — после снятия аппарата
Рис. 2. Фото больной Г., 21 года, и рентгенограммы голени: а — на момент поступления в Центр; б — на этапе лечения; в — через 5 месяцев после снятия аппарата
Группа III. Пациентка В., на момент начала лечения в Центре — 8 лет. Диагноз: врожденный ложный сустав костей правой голени в нижней трети, тип IV по Crawford. Получила патологический перелом в возрасте двух лет. По месту жительства оперирована трижды. Консолидации не достигнуто. При поступлении: ходит при помощи двух костылей; варусно-антекурвационная деформация нижней трети правой голени 150°; укорочение правой нижней конечности 5 см; движения голеностопного сустава отсутствуют. Первоначально выполнили резекцию зоны ложного сустава большеберцовой кости, остеотомию проксимального отломка, остеосинтез правой голени и стопы по Илизарову. Дистракция — через четыре дня с темпом 0,5-1 мм в сутки в течение 43 дней с целью замещения пострезекционного дефекта. Для удлинения голени и уравнивания длины сегмента выполнили дополнительную остеотомию удлиняемого отломка. На шестые сутки после операции продолжили дис-тракцию с тем же темпом в течение 55 дней. После этого аппарат был переведен в режим фиксации на 83 дня. Голень удлинена на 4 см (общая длина дистрак-ционных регенератов — 9 см). Общая продолжительность чрескостного остеосинтеза составила 215 дней. В результате лечения достигнуто сращение ложного сустава, исправлена деформация голени, уравнена длина нижних конечностей. На контрольном осмотре через девять лет опороспособность конечности сохранена, рецидива заболевания не выявлено. От удлинения голени с целью уравнивания длины сегмента пациентка отказалась (рис. 3).
Первоначально выполнили резекцию зоны ложного сустава большеберцовой кости, остеотомию проксимального отломка, остеосинтез правой голени и стопы по Илизарову. Дистракция — через четыре дня с темпом 0,5-1 мм в сутки в течение 43 дней с целью замещения пострезекционного дефекта. Для удлинения голени и уравнивания длины сегмента выполнили дополнительную остеотомию удлиняемого отломка. На шестые сутки после операции продолжили дис-тракцию с тем же темпом в течение 55 дней. После этого аппарат был переведен в режим фиксации на 83 дня. Голень удлинена на 4 см (общая длина дистрак-ционных регенератов — 9 см). Общая продолжительность чрескостного остеосинтеза составила 215 дней. В результате лечения достигнуто сращение ложного сустава, исправлена деформация голени, уравнена длина нижних конечностей. На контрольном осмотре через девять лет опороспособность конечности сохранена, рецидива заболевания не выявлено. От удлинения голени с целью уравнивания длины сегмента пациентка отказалась (рис. 3).
Методика индуктивной мембраны Masquelet
была применена нами у 12 больных (21 %). Для ft
I
Л
стабилизации очага ложного сустава у четырех пациентов использовали интрамедуллярный телескопический стержень, обычный интрамедуллярный стержень также у четырех больных, у одного пациента применяли пластину, у трех пациентов — интра-медуллярные спицы с телескопическим эффектом. Консолидация получена у восьми пациентов, у двух пациентов она была недостаточной, и у двух пациентов результат не был достигнут вследствие тотального лизиса трансплантата. Средний срок консолидации составил 6 месяцев (от 4 до 8 месяцев). Отдаленный период наблюдения составил в среднем три года (1-6 лет). У шести больных прибегали к дополнительной костной трансплантации для увеличения костной массы в очаге.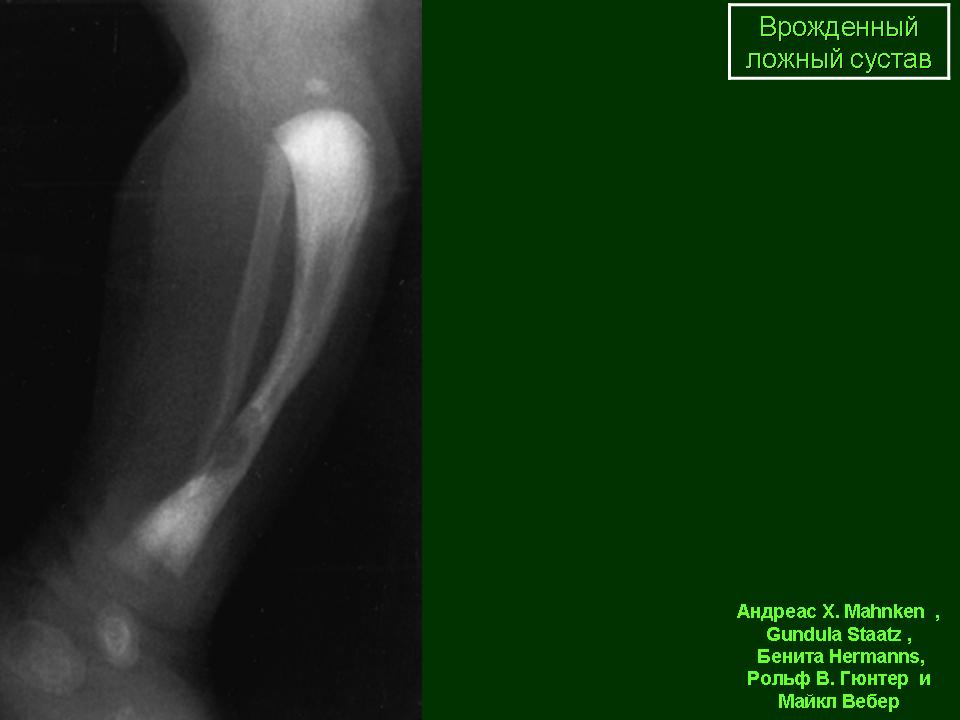
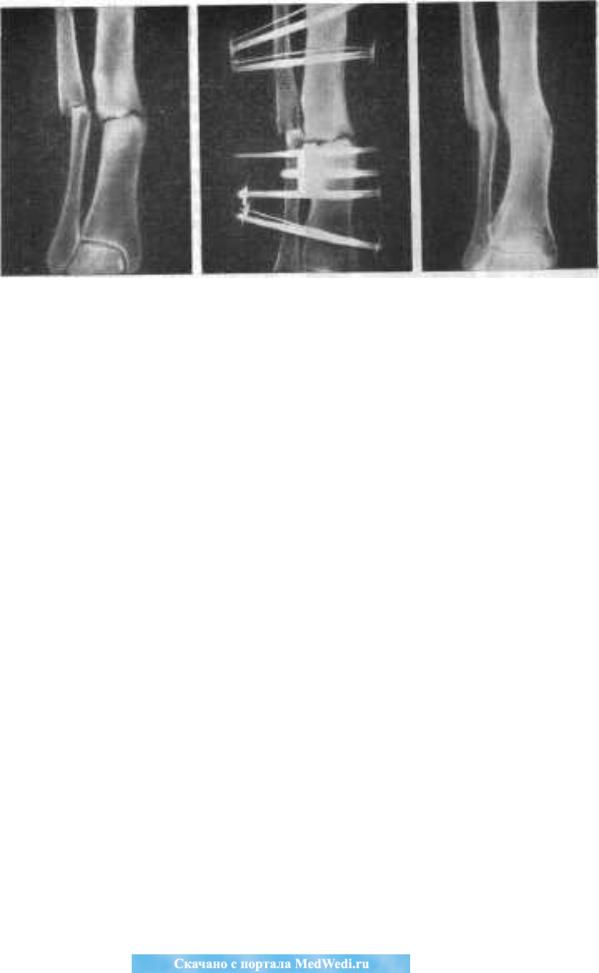
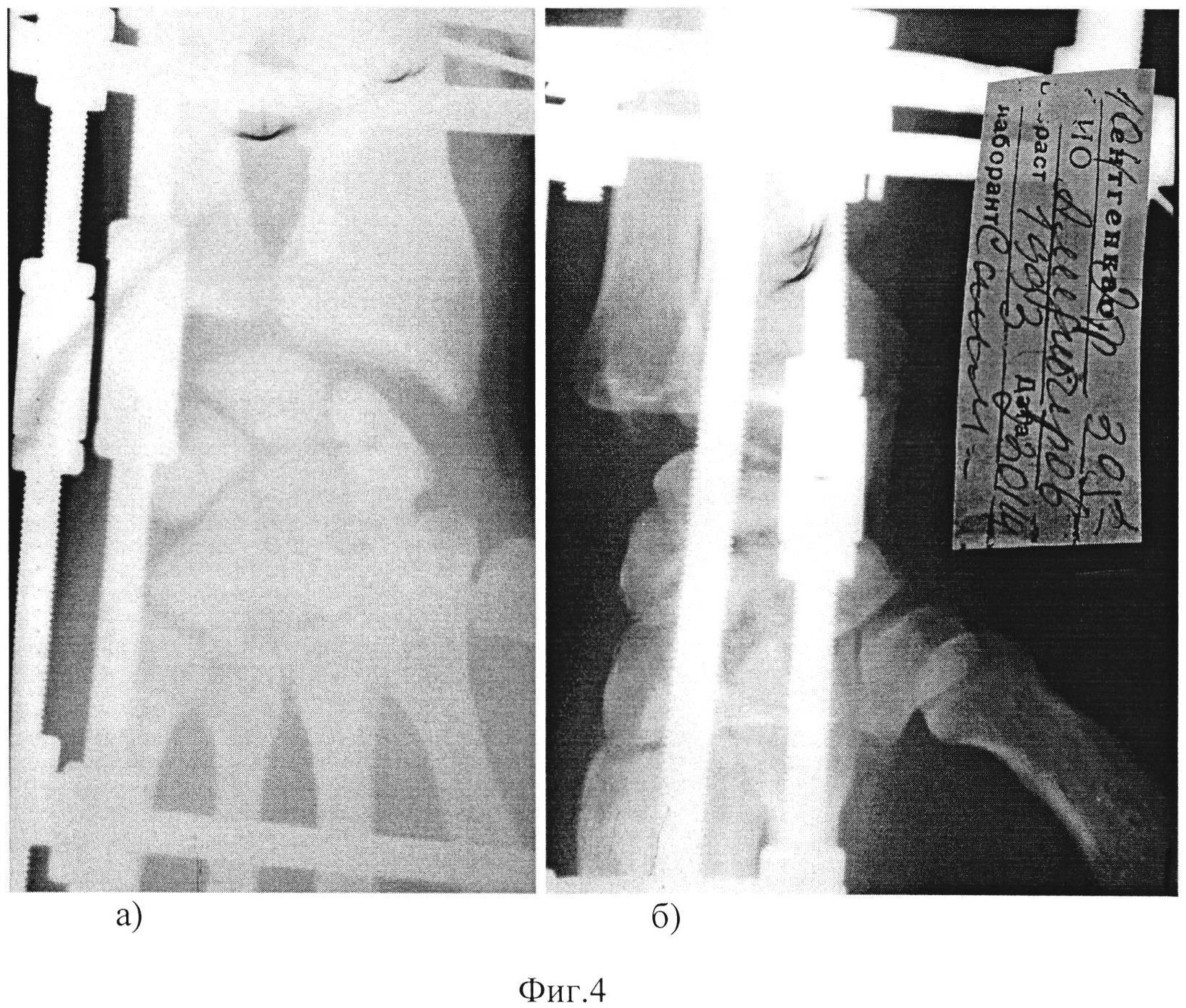
Методика Masquelet. Пациентка Г., 4 года. Диагноз: врожденный ложный сустав левой больше-берцовой кости IV тип по Crawford (с интактной малоберцовой костью). До поступления в центр de DOUERA безуспешно однократно оперирована. При осмотре была выявлена антекурвационно (160°) -варусная (150°) деформация и укорочение голени на 2 см. Первым этапом произведена широкая резекция зоны псевдоартроза с заполнением образовавшегося дефекта костным цементом, фиксация телескопическим интрамедуллярным стержнем. Через 7 недель, вторым этапом, костный цемент удален, произведена пластика дефекта губчатым аутотрансплантатом, взятым из заднего гребня подвздошной кости. Консолидация наступила через 4 месяца. В отдаленном периоде через четыре года рецидива не выявлено. Укорочение пациентка компенсирует ношением подбивки (рис. 4).
Рис. 4. Рентгенограммы пациентки Г., 4 года: а — до лечения; б — первый этап оперативного лечения: резекция концов отломков и установка «вкладыша» из костного цемента с фиксацией телескопическим интрамедуллярным стержнем;
рентгенконтроль через 2 месяца после второго этапа: «вкладыш» заменен аутотрансплантатом из гребня подвздошной кости; г — рентгенограмма через 6 месяцев после аутотрансплантации: формирование межберцового «мостика»; д — через 4 года, замена телескопического стержня спицами
Метод резекции и одновременная трансплантация губчатой кости со стабилизацией интрамедуллярным стержнем применялись у трех больных, консолидация получена у двух больных, одному из них потребовалась дополнительная трансплантация для утолщения трансплантата, после чего получена консолидация.
Латентная форма ВЛСКГ наблюдалась у 8 из 57 (14 %) пациентов. Средний возраст больных в данной группе составил 2,5 года (от одного года до шести лет). У пяти больных обнаружены признаки нейрофиброматоза. У семи пациентов была интактная малоберцовая кость, у одного пациента имелся ложный сустав малоберцовой кости. У двух больных с I типом псевдоартроза, которым проводилось только консервативное лечение, имелся отдаленный результат до шестнадцатилетнего возраста без патологического перелома. У трех больных была выполнена корригирующая остеотомия деформации с остео-синтезом по Илизарову. В одном случае с целью профилактики перелома был произведен интрамедуллярный остеосинтез стержнем большеберцовой кости и армированием малоберцовой кости спицей. У одного пациента выполнена костная пластика по Mac Farland. У больного с врожденным псевдоартрозом малоберцовой кости первоначально была выбрана тактика наблюдения с защитой голени тутором. Через 4 года в результате спортивной
травмы произошел перелом большеберцовой кости, была выполнена костная аутопластика с фиксацией интрамедуллярным стержнем.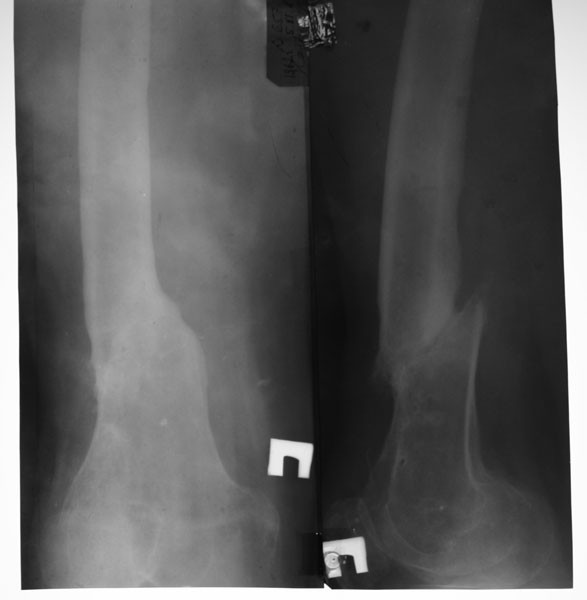
По данным литературы и по нашему опыту, несмотря на разнообразие оперативных методик лечения ВЛСКГ, большинство из них предусматривают наружный или погружной методы фиксации отломков или их сочетание.
Каждый из методов фиксации имеет как свои преимущества, так и недостатки. К преимуществам аппарата Или-зарова относятся малотравматичность, высокий процент ближайших хороших и удовлетворительных результатов лечения, ранняя мобилизация пациента, возможность сочетания постепенной коррекции многоплоскостных деформации и уравнивания длины сегмента посредством удлинения отломков. К относительному недостатку относится снижение качества жизни пациента из-за наличия внешней конструкции, кроме того, имеют место высокие риски рецидива процесса в безаппаратном периоде наблюдения.
Интрамедуллярный остеосинтез позволяет осуществлять одномоментную коррекцию деформации и профилактику рецидива несращения.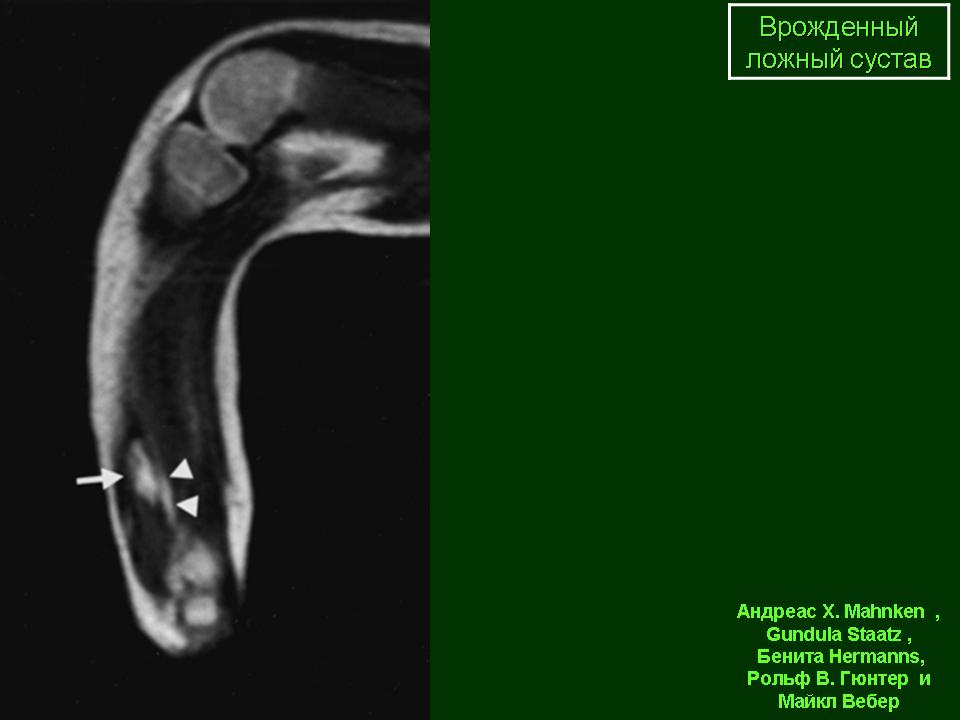 Недостатками является отсутствие возможности удлинения, осуществления полноценной коррекции многоплоскостных деформации, необходимость проведения интрамедулляр-ного стержня через голеностопный сустав.
Недостатками является отсутствие возможности удлинения, осуществления полноценной коррекции многоплоскостных деформации, необходимость проведения интрамедулляр-ного стержня через голеностопный сустав.
Использование чрескостного остеосинтеза, основанного на методических принципах академика Илизарова, позволяет решать сразу несколько лечебных задач: обеспечивает восстановление опороспособности и удлинение конечности, коррекцию сопутствующих деформаций голени и порочных установок стоп. Метод Илизарова позволял при определенных условиях обойтись без открытого вмешательства в зоне ложного сустава. В.И. Грачева применила данную методику у трех из 87 пролеченных ею больных [1]. Но в подавляющем большинстве случаев форма концов отломков и их толщина при ВЛС не позволяли выполнить адаптацию отломков приемами закрытой репозиции или сопоставления. Разработан ряд методик для повышения механической прочности посредством утолщения кости на стыке концов отломков (дублирование концов отломков, перекрытие зоны стыка костных отломков концевым фрагментом одного из них, взаимное погружение концов отломков, продольное расщепление конца одного из отломков, перекрытие зоны ВЛСКГ «скользящим отщепом», перемещение отщепа парной кости и т. д.), позволяющих достичь костное сращение, но не исключающих возможность рецидивов в отдаленные периоды реабилитации.
д.), позволяющих достичь костное сращение, но не исключающих возможность рецидивов в отдаленные периоды реабилитации.
Интрамедуллярный остеосинтез в сочетании с костной аутопластикой в настоящее время является распространенной методикой для лечения ВЛСКГ III типа по Crawford.
Charles E. Johnston II et al. опубликовали результаты лечения 23 пациентов, оперированных по одному из 3 вариантов данной методики [7]. Тип А включал резекцию концов отломков большеберцовой кости с укорочением, фиксацию большеберцовой кости интрамедуллярным стержнем, аутопластику большеберцовой кости, резекцию малоберцовой кости с фиксацией интрамедуллярной спицей. Тип В был идентичен типу А, за исключением фиксации малоберцовой кости. Тип С включал аутопластику большеберцовой кости без манипуляций на малоберцовой. Результаты лечения были распределены по 3 классам. Класс 1: рентгенологически четкое сращение, пациент ходил с полной нагрузкой на конечность, дополнительное хирургическое лечение не требовалось.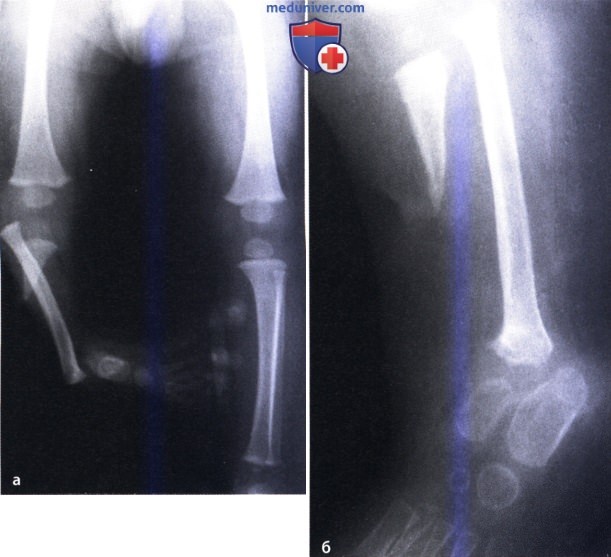 Класс 2: нечеткая картина сращения, после лечения требовалась фиксация брейсом, присутствовала деформация сегмента, повторная операция была необходима. Класс 3: консолидация не достигнута. По данным автора, результат лечения не коррелировал с рентгенологической картиной и возрастом больного, а зависел только от типа оперативного вмешательства. Исходы лечения после операций типа А и В были лучше, чем после типа С. 11 пациентов (48 %) имели результат класса 1, 9 больных — исход класса 2, и 3 пациента — исход класса 3. Таким образом, хороший функциональный результат достигнут в 48 % случаев.
Класс 2: нечеткая картина сращения, после лечения требовалась фиксация брейсом, присутствовала деформация сегмента, повторная операция была необходима. Класс 3: консолидация не достигнута. По данным автора, результат лечения не коррелировал с рентгенологической картиной и возрастом больного, а зависел только от типа оперативного вмешательства. Исходы лечения после операций типа А и В были лучше, чем после типа С. 11 пациентов (48 %) имели результат класса 1, 9 больных — исход класса 2, и 3 пациента — исход класса 3. Таким образом, хороший функциональный результат достигнут в 48 % случаев.
По данным большинства современных источников информации, наилучших функциональных результатов при данной патологии удается достичь, применяя комбинированные методики лечения. Например, D.Paley (2012) предложил протокол лечения, включающий внутривенные инъекции бисфосфонатов, трансплантацию надкостницы и губчатой кости, использование костного морфогенетического белка 2 типа, межберцовое синостозирование, фиксацию сегмента одномоментно аппаратом Илизарова и интрамедуллярным стержнем [26].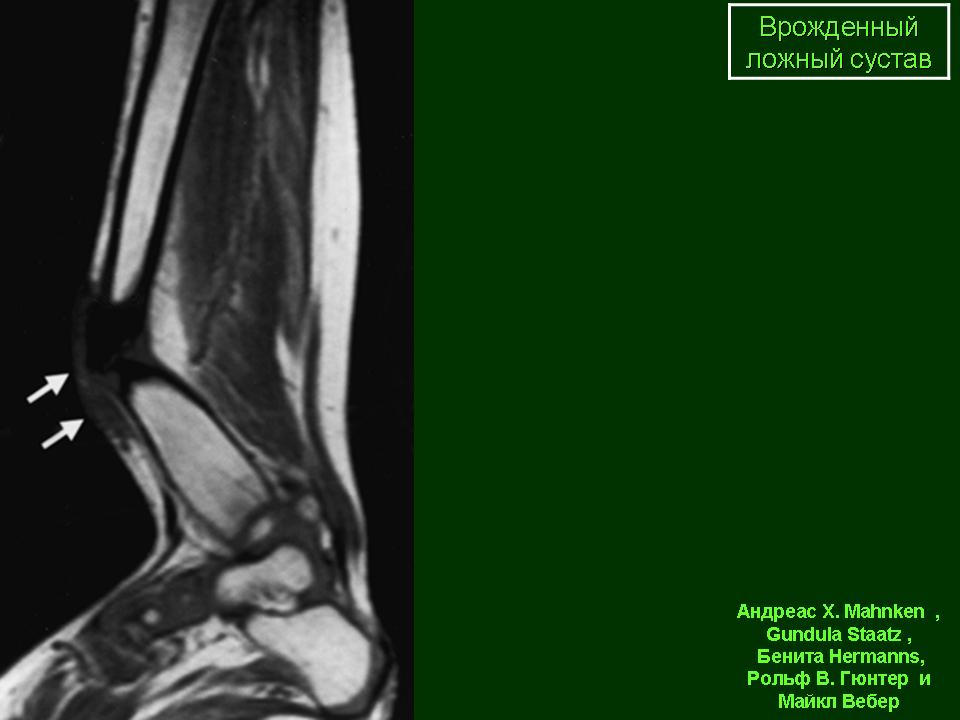 В послеоперационном периоде автор рекомендует
В послеоперационном периоде автор рекомендует
фиксацию конечности брейсом до достижения скелетной зрелости. По данной методике с 2008 по 2012 год пролечено 15 пациентов. Консолидация ВЛСКГ достигнута в срок от 3 до 4 месяцев во всех случаях. Средний срок наблюдения в данной серии составил 2 года (от 1 до 4 лет). За этот период рецидивов ВЛСКГ не было. По данным того же автора, изолированное применение им метода Илизарова у 15 больных ВЛСКГ позволило добиться консолидации в 94 % случаев при наличии 31 % рецидивов за 4 года последующего наблюдения [27].
Мультицентровое исследование Европейского Ортопедического Общества анализирует 340 случаев ВЛС [4]. По их данным, в случаях использования аппарата Илизарова, консолидации удалось достигнуть в 75 % случаев. Авторы рекомендуют комбинировать аппарат Илизарова с интрамедуллярным остеосинтезом для профилактики рецидива несращения.
Ohnishi et al.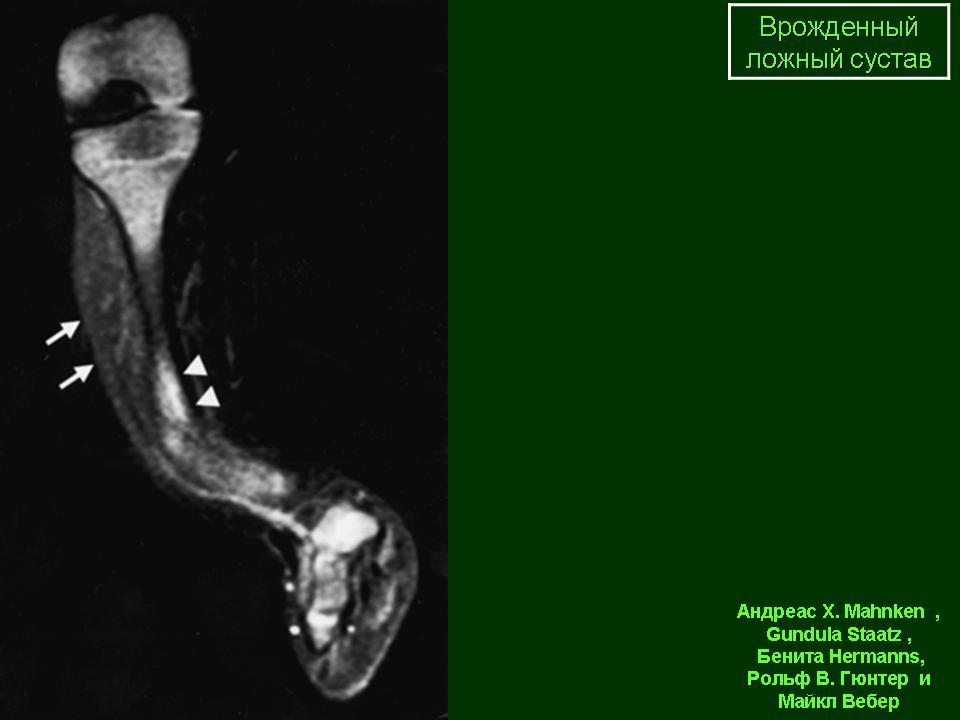 провели сравнительный анализ результатов лечения 73 больных с ВЛСКГ, оперированных с использованием различных методик [25]. 26 пациентов были пролечены с использованием аппарата Илизарова, 25 — васкуляризованного малоберцового трансплантата, 7 — комбинации предыдущих двух методик, 6 — комбинации свободного трансплантата и интрамедуллярного остеосинтеза, 5 — накостной пластины и трансплантата, оставшиеся 4 — другими методиками. Консолидация была достигнута во всех случаях использования аппарата Илизарова, в 88 % случаев использования васкуляри-зованного малоберцового трансплантата.
провели сравнительный анализ результатов лечения 73 больных с ВЛСКГ, оперированных с использованием различных методик [25]. 26 пациентов были пролечены с использованием аппарата Илизарова, 25 — васкуляризованного малоберцового трансплантата, 7 — комбинации предыдущих двух методик, 6 — комбинации свободного трансплантата и интрамедуллярного остеосинтеза, 5 — накостной пластины и трансплантата, оставшиеся 4 — другими методиками. Консолидация была достигнута во всех случаях использования аппарата Илизарова, в 88 % случаев использования васкуляри-зованного малоберцового трансплантата.
Методика Masquelet применяется для лечения ВЛСКГ и замещения обширных дефектов (до 25 см) в сочетании с различными методами фиксации. Состоит из 2 этапов. На первом этапе после резекции патологически измененной кости образованный дефект заполняется костным цементом, который оставляют на 8 недель. За этот период образуется индуктивная мембрана. На втором этапе, через 8 недель цемент удаляют, и дефект заполняют губчатой костью. Индуктивная мембрана выполняет ряд функций, способствующих интеграции трансплантата. Она защищает трансплантат от действия иммунной системы, выполняя барьерную функцию и предотвращает, тем самым, его резорбцию. Кроме того, она выделяет ряд факторов, способствующих костеобразованию и ре-моделированию губчатой кости: эндотелиальный фактор роста (ЭФР), трансфомирующий фактор роста бета — 1 и костный морфогенетический белок 2 типа (КМБ — 2) [11, 13]. В литературе имеются данные о 62 % положительных результатов при использовании данной методики для лечения ВЛС [6, 11, 17]. Наш опыт использования данной методики также дает обнадеживающие результаты.
Индуктивная мембрана выполняет ряд функций, способствующих интеграции трансплантата. Она защищает трансплантат от действия иммунной системы, выполняя барьерную функцию и предотвращает, тем самым, его резорбцию. Кроме того, она выделяет ряд факторов, способствующих костеобразованию и ре-моделированию губчатой кости: эндотелиальный фактор роста (ЭФР), трансфомирующий фактор роста бета — 1 и костный морфогенетический белок 2 типа (КМБ — 2) [11, 13]. В литературе имеются данные о 62 % положительных результатов при использовании данной методики для лечения ВЛС [6, 11, 17]. Наш опыт использования данной методики также дает обнадеживающие результаты.
Ампутация конечности остается радикальным лечебным средством ВЛСКГ. Mc Carthy (1982) внес дополнительную ясность в показания к ампутации: более четырех безуспешных операций без получения консолидации, выраженная деформация [24]. В серии операций, выполненных в Hôpital de Douera, была произведена одна ампутация у пациента со значительными инфекционными осложнениями.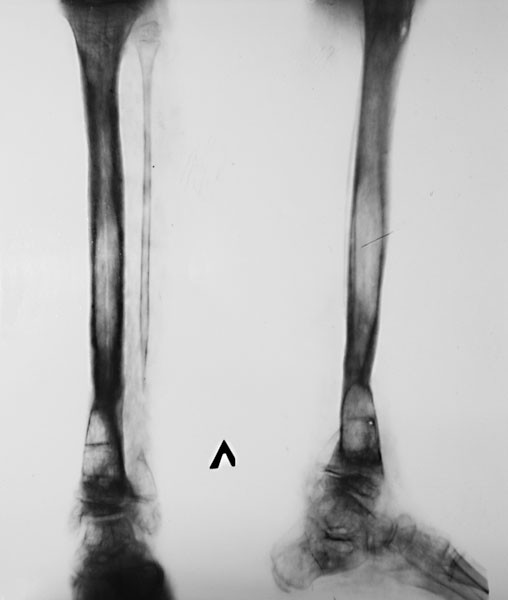 Ампутация, применяемая как радикальная лечебная санкция, не всегда воспринимается оптимистически в социально-культурном плане в наших странах, тем более что протезирование с хорошим функциональным результатом остается дорогим методом и представляет собой проблему доступности.
Ампутация, применяемая как радикальная лечебная санкция, не всегда воспринимается оптимистически в социально-культурном плане в наших странах, тем более что протезирование с хорошим функциональным результатом остается дорогим методом и представляет собой проблему доступности.
ВЫВОДЫ
Оптимальный подход к реабилитации пациентов с врожденным ложным суставом голени должен включать достижение полноценного костного сращения, его сохранение с течением времени, обеспечивающее снижение риска рецидива процесса, устранение деформаций голени, порочных установок стопы.
Основные методические принципы должны бази-
роваться на применении различных вариантов костнопластических вмешательств и остеоиндуктивных материалов в зоне псевдоартроза, а также дополнительного армирования различными имплантами (спицами, стержнями), перспективным является использование комбинированных вариантов наружного и погружного остеосинтеза.
ЛИТЕРАТУРА
1. Чрескостный остеосинтез по Илизарову при лечении врожденного псевдоартроза голени. / В.И. Грачева, В.Д. Макушин, В.И. Шевцов, Л.М Куфтырев, В.Е. Дягтерев // Ортопедия , травматология и протезирование 1981. № 7. С. 34-38.
Chreskostnyi osteosintez po Ilizarovu pri lechenii vrozhdennogo psevdoartroza goleni [Transosseous osteosynthesis according to Ilizarov in treatment of congenital pseudoarthrosis of the leg / V.I. Gracheva, V.D. Makushin, V.I. Shevtsov, L.M Kuftyrev, V.E. Diagterev // Ortopediia, Travmatologiia i Protezirovanie 1981. N 7. S. 34-38.
2. Andersen, K.S. Congenital pseudarthrosis of the leg. Late results // J. Bone Joint Surg. Am. 1976. Vol. 58, No 5. P. 657-662.
3. Richards B.S., Oetgen M.E., Johnston C. E. The use of rhBMP-2 for treatment of congenital pseudarhrosis of the tibia: a case series // J. Bone Joint Surg. Am. 2010. Vol. 92, No 1. P. 177-185.
E. The use of rhBMP-2 for treatment of congenital pseudarhrosis of the tibia: a case series // J. Bone Joint Surg. Am. 2010. Vol. 92, No 1. P. 177-185.
4. Free vascular fibular transfer in congenital pseudoarthrosis of the tibia: results of EPOS multicenter study. European Paediatric Orthopaedic Society (EPOS) / B. Romanus, G. Bollini, P. Dungl, J. Fixsen, F. Grill, F. Hefti, E. Ippolito, C. Tudisco, S. Wientroub // J. Pediatr. Orthop. 2000. Vol. 9, No 2. P. 90-93.
5. Bone defect reconstruction in children using the induced membrane technique: a series of 14 cases / R. Gouron, F. Deroussen, M.C. Plancq, L.M. Collet // Orthop. Traumatol. Surg. Res. 2013. Vol. 99, No 7. P. 837-843.
6. Bouaouina S., Lettreuch R. Pseudarthrose congénitale de la jambe revue d’une série de 15 dossiers // Conference d’enseignement congrès de la société africaine d’orthopedie SAFO.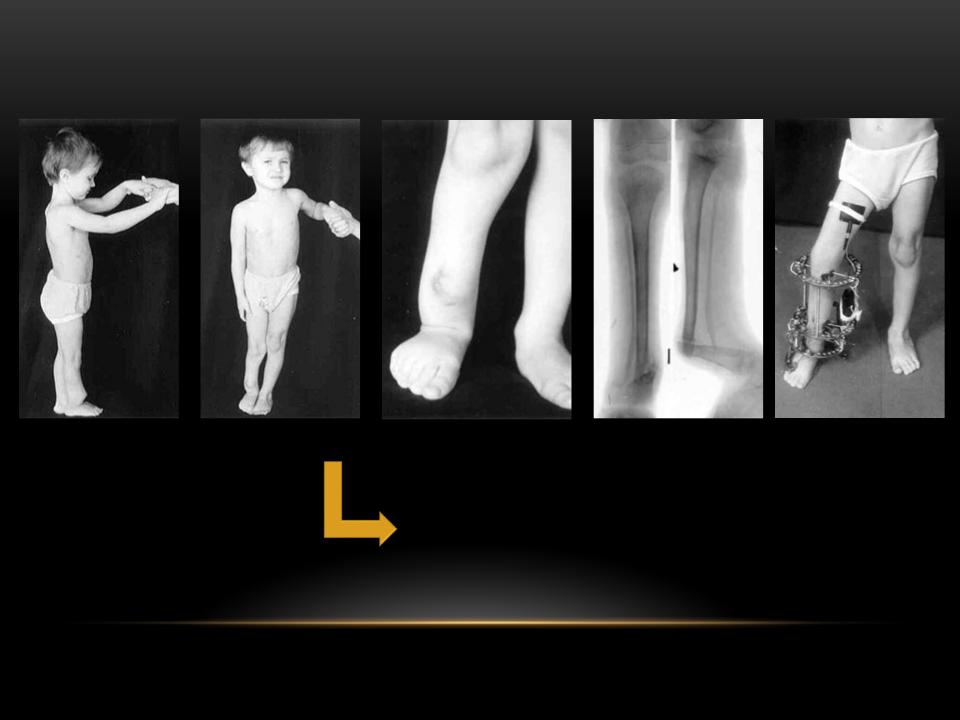 Dakar, Sénégal, 2009, Octobre.
Dakar, Sénégal, 2009, Octobre.
7. Johnston C.E. 2nd. Congenital pseudarthrosis of the tibia: results of technical variations in the Charnley-Williams procedure // J. Bone Joint Surg. Am. 2002. Vol. 84-A No 10. P. 1799-1810.
8. Double inactivation of NFI in tibial pseudarthrosis / D.A. Stevenson, H. Zhou, S. Ashrafi, L.M. Messiaen, J.C. Carey, J.L. D’Astous, S.D. Santora, D.H. Viskochil // Am. J. Hum. Genet. 2006. Vol. 79, No 1. P. 143-148.
9. Paterson D.C., Simonis R.B. Elecrtrical stimulation in the treatment of congenital pseudarthrosis of the tibia // J. Bone Joint Surg. Br. 1985. Vol. 67, No 3. P. 454-462.
10. Use of an intramedullary rod for the treatment of congenital pseudarthrosis of the tibia. Surgical technique / M.B. Dobbs, M.M. Rich, J.E. Gordon, D.A. Szymanski, P.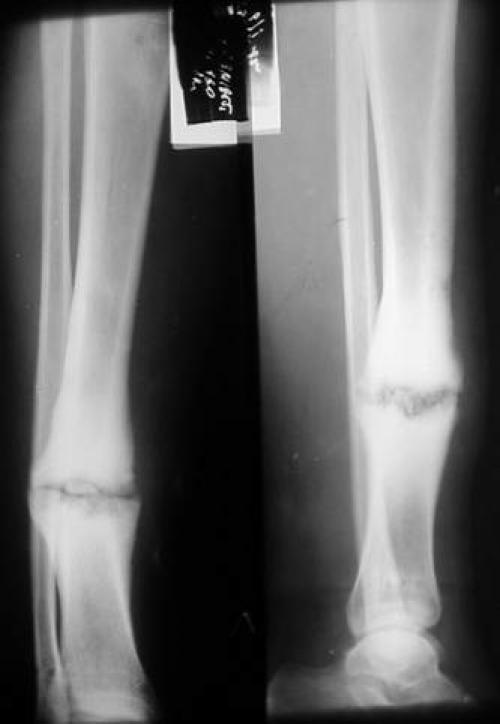 L. Schoenecker // J. Bone Joint Surg. Am. 2005. Vol. 87, Suppl. No 1 (Pt. 1). P. 33-40.
L. Schoenecker // J. Bone Joint Surg. Am. 2005. Vol. 87, Suppl. No 1 (Pt. 1). P. 33-40.
11. Dohin B., Kohler R. Masquelet’s procedure and bone morphogenetic protein in congenital pseudarthrosis of the tibia in children: a case series and metaanalysis // J. Child. Orthop. 2012. Vol. 6, No 4. P. 297-306.
12. Congenital pseudarthrosis of the tibia: treatment with free vascularized fibular grafts / J.P. Dormans, J.I. Krajbich, R. Zuker, M. Demuynk // J. Pediatr. Orthop. 1990. Vol. 10, No 5. P. 623-628.
13. Early resection of congenital pseudarthrosis of the tibia and successful reconstruction using the Masquelet technique / R. Gouron, F. Deroussen, M. Juvet, C. Ursu, M.C. Plancq, L.M. Collet // J. Bone Joint Surg. Br. 2011. Vol. 93, No 4. P. 552-554.
14. El-Gammal T.A., El-Sayed A. , Kotb M.M. Telescoping vascularized fibular graft: a new method for treatment of congenital tibial pseudarthrosis with severe shortening // J. Pediatr. Orthop. B. 2004. Vol. 13, No 1. P. 48-56.
, Kotb M.M. Telescoping vascularized fibular graft: a new method for treatment of congenital tibial pseudarthrosis with severe shortening // J. Pediatr. Orthop. B. 2004. Vol. 13, No 1. P. 48-56.
15. El-Rosasy M.A., Paley D., Herzenberg J.E. Congenital pseudarthrosis of the tibia. In: Limb Lengthening and Reconstruction Surgery / Eds. S.R. Rozbruch, S. Ilizarov. New York: Informa Healthcare, 2007. P. 485-493.
16. El-Rosasy M.A., Paley D., Herzenberg J.E. Ilizarov techniques for the management of congenital pseudarthrosis of the tibia (PhD Thesis). Tanta, Egypt: Tanta University Press, 2001.
17. 1Induced membranes secrete growth factors including vascular and osteoinductive factors and could stimulate bone regeneration / P. Pelissier, A.C. Masquelet, R. Bareille, S.M. Pelissier, J. Amedee // J. Orthop. Res. 2004. Vol. 22, No 1. P.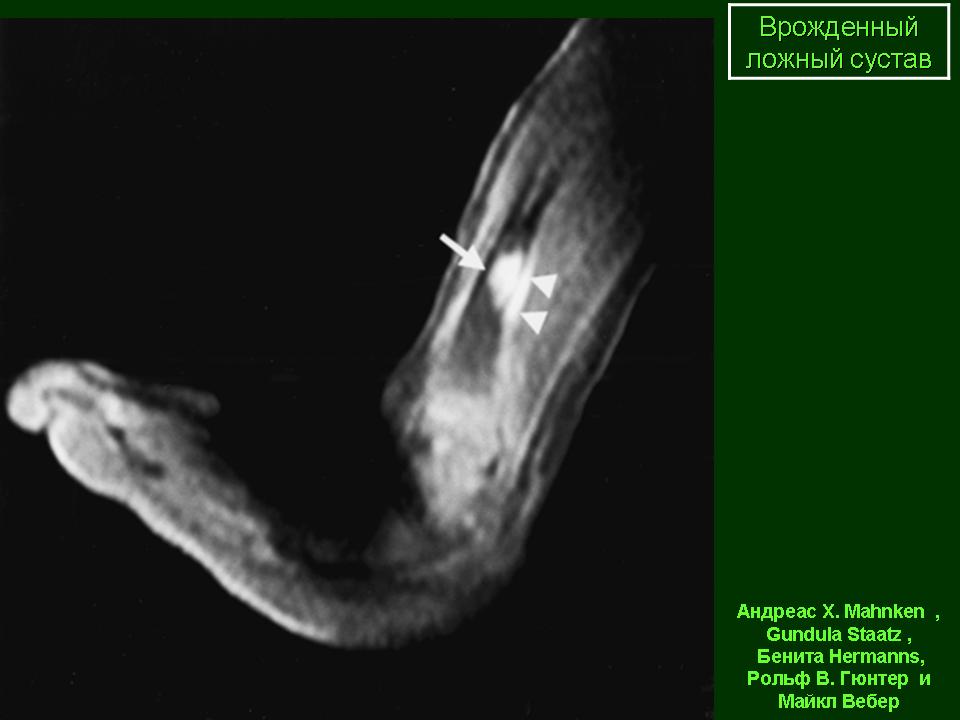 73-70.
73-70.
18. Pathology of bone lesions associated with congenital pseudarthrosis / E. Ippolito, A. Corsi, F. Grill, S. Wientroub, P. Bianco // J. Pediatr. Orthop. 2000. Vol. 9, No 1. P. 3-10.
19. Congenital pseudarthrosis of the tibia: history, etiology, classification, and epidemiologic data / F. Hefti, G. Bollini, P. Dungl, J. Fixsen, F. Grill, E. Ippolito, B. Romanus, C. Tudisco, S. Wientroub // J. Pediatr. Orthop. 2000. Vol. 9, No 1. P. 11-15.
20. Vascular changes in the periosteum of congenital pseudarthrosis of the tibia / B. Hermanns-Sachweh, J. Senderek, J. Alfer, B. Klosterhalfen, R. Büttner, L. Füzesi, M. Weber // Pathol. Res. Pract. 2005. Vol. 201, No 4. P. 305-312.
21. Short-term safety assessment in the use of intravenous zoledronic acid in children / W. Högler, F.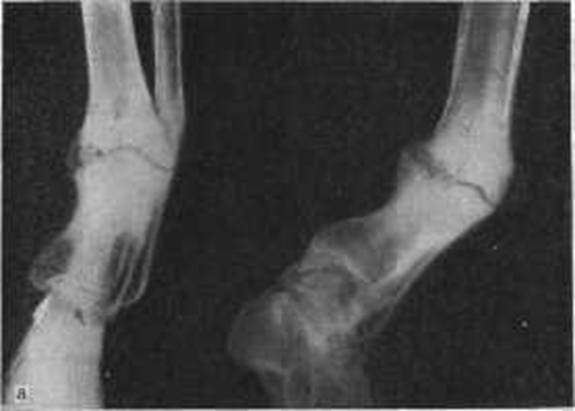 Yap, D. Little, G. Ambler, M. McQuade, C.T. Cowell // J. Pediatr. 2004. Vol. 145, No 5. P. 701-704.
Yap, D. Little, G. Ambler, M. McQuade, C.T. Cowell // J. Pediatr. 2004. Vol. 145, No 5. P. 701-704.
22. Joseph B., Mathew G. Management of congenital pseudarthrosis of the tibia by excision of the pseudarthrosis, onlay grafting, and intramedullary nailing // J. Pediatr. Orthop. B. 2000. Vol. 9, No 1. P. 16-23.
23. Kim H.W., Weinstein S.L. Intramedullary fixation and bone grafting for congenital pseudarthrosis of the tibia // Clin. Orthop. Relat. Res. 2002. No 405. P. 250-257.
24. McCarthy R.E. Amputation for congenital pseudarthrosis of the tibia. Indications and techniques // Clin. Orthop. Relat. Res. 1982. Vol. 166. P. 58-61.
25. Treatment of congenital pseudarthrosis of the tibia: a multicenter study in Japan / I. Ohnishi, W. Sato, J. Matsuyama, H. Yajima, N. Haga, M. Kamegaya, A. Minami, M. Sato, S. Yoshino, T. Oki, K. Nakamura // J. Pediatr. Orthop. 2005. Vol. 25, No 2. P. 219-224.
Minami, M. Sato, S. Yoshino, T. Oki, K. Nakamura // J. Pediatr. Orthop. 2005. Vol. 25, No 2. P. 219-224.
26. Paley D. Congenital pseudarthrosis of the tibia: combined pharmacologic and surgical treatment using biphosphonate intravenous infusion and bone morphogenic protein with periosteal and cancellous autogenous bone grafting, tibio-fibular cross union, intramedullary rodding and external fixation // Bone Grafting / Ed. A. Zorzi. In-Tech, 2012. P. 92-106.
27. Treatment of congenital pseudoarthrosis of the tibia using the Ilizarov technique / D. Paley, M. Catagni, F. Argnani, J. Prevot, D. Bell, P. Armstrong. // Clin. Orthop. Relat. Res. 1992. No 280. P. 81-93.
28. Combined treatment of congenital pseudarthrosis of the tibia, including recombinant human bone morphogenetic protein-2: a case series / A.S. Spiro, K. Babin, S. Lipovac, P. Stenger, K. Mladenov, M. Rupprecht, J.M. Rueger, R. Stuecker // J. Bone Joint Surg. Br. 2011. Vol. 93, No 5. P. 695-699.
Stenger, K. Mladenov, M. Rupprecht, J.M. Rueger, R. Stuecker // J. Bone Joint Surg. Br. 2011. Vol. 93, No 5. P. 695-699.
Рукопись поступила 21.07.2014. Сведения об авторах:
1. Кутиков Сергей Александрович — ФБГУ «РНЦ «ВТО» им. акад. Г. А. Илизарова» Минздрава России, аспирант.
2. Lettreuch Abdel Raouf — Université de Blida Hopital de Douera, Alger, Algérie, médecin odinator, service de chirurgie othopedique et traumatologie A.
3. Abdeltif Saighi-Bouaouina — Université de Blida Hopital de Douera, Alger, Algérie, MD, professeur, service de chirurgie othopedique et traumatologie A.
4. Борзунов Дмитрий Юрьевич — ФГБУ «РНЦ «ВТО» им. акад. Г. А. Илизарова» Минздрава России, заместитель директора по научной работе, д.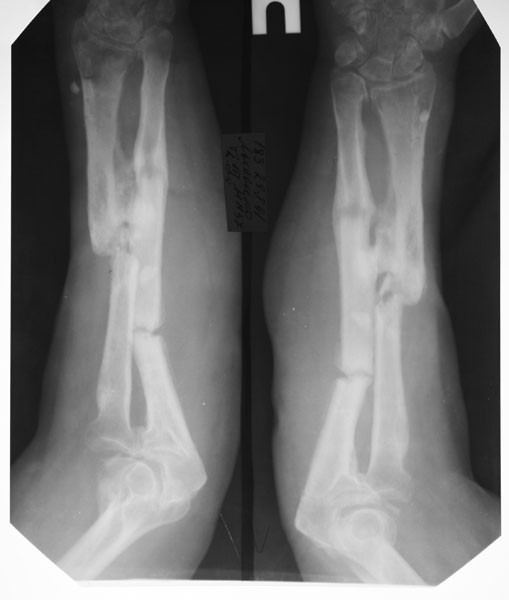 м. н.
м. н.
5. Дьячкова Галина Викторовна — ФГБУ «РНЦ «ВТО» им. акад. Г. А. Илизарова» Минздрава России, заведующая лабораторией рентгеновских и ультразвуковых методов диагностики, д. м. н., профессор; e-mail: [email protected].
ЛЕЧЕНИЕ ВРОЖДЁННОГО ЛОЖНОГО СУСТАВА КОСТЕЙ ГОЛЕНИ | Кутиков
1. Грачева В. И., Макушин В. Д., Шевцов В. И. и др. Чрескостный остеосинтез по Илизарову при лечении врожденного псевдоартроза голени // Ортопед., травматол. и протезирование. 1981. № 7. 34-38.
2. Гришин И. Г., Голубев В. Г., Крошкин М. М. Пластика обширных дефектов длинных костей васкуляризованными малоберцовыми трансплантатами // Вестн. травматол. и ортопед. им. Н. Н. Приорова. 2001. № 2. С. 61.
3. Миронов С. П., Омельяненко Н. П., Кожевников О. В. и др. Применение аутологичных стромальных клеток костного мозга при хирургическом лечении врожденных ложных суставов костей голени у детей // Вестн. травматол. и ортопед. им. Н. Н. Приорова. 2011. № 2. С. 46-52.
Миронов С. П., Омельяненко Н. П., Кожевников О. В. и др. Применение аутологичных стромальных клеток костного мозга при хирургическом лечении врожденных ложных суставов костей голени у детей // Вестн. травматол. и ортопед. им. Н. Н. Приорова. 2011. № 2. С. 46-52.
4. Поздеев А. П. Врожденные ложные суставы костей голени у детей. Клиника, диагностика и лечение больных с врожденными аномалиями развития // Материалы Всерос. науч.-практ. конф. Курган, 2007. C. 138-140.
5. Andersen K. S. Congenital pseudarthrosis of the leg // J. Bone Joint Surg. 1976. Series A 58 (5). P. 657-662.
6. Romanus B., Bolinni G., Dungl P. et al. Free vascular fibular transfer in congenital pseudarthrosis of the tibia: results of EPOS multicenter study, JPO part B 90-93.2000
7. Johnston C.E. Congenital pseudarthrosis of the Tibia: Results of Technical Variations in the Charnley — Williams Procedure // JBJS AM. 2002 Oct. 01. 84 (10). P. 1799-1810.
Johnston C.E. Congenital pseudarthrosis of the Tibia: Results of Technical Variations in the Charnley — Williams Procedure // JBJS AM. 2002 Oct. 01. 84 (10). P. 1799-1810.
8. Stevenson D. A., Zhou H. Double inactivation of NFI in tibial pseudarthrosis // The American journal of human genetics. 2006. Vol. 79, Iss. 1. P. 143-148.
9. Paterson D. C., Simonis R. B. Elecrtrical stimulation in the treatement of congenital pseudarthrosis of the tibia / JBJS. 1985. Vol. 67, № 3.
10. Dobbs M. B., Rich M. M., Gordon J. E. et al. Use of an intramedullary rod for the treatment of congenital pseudarthrosis of the tibia: surgical technics // J. Bone Joint Surg. Am. 2005. Vol. 87 (Suppl. 1). P. 33-40.
11. Dormans J., Krajbich I., Zuker R., Dmuynk M. Congenital pseudarthrosis of the tibia: treatement with free vascularized fibular graft // JPO. 1990. Vol. 10. P. 623-628.
Dormans J., Krajbich I., Zuker R., Dmuynk M. Congenital pseudarthrosis of the tibia: treatement with free vascularized fibular graft // JPO. 1990. Vol. 10. P. 623-628.
12. El-Gammal T.A., El-Sayed A., Kotb M. M. Telescoping vascularized fibular graft: a new method for treatment of congenital tibial pseudarthrosis with severe shortening // J. Pediatr Orthop. B. 2004. Vol. 13. P. 48-56.
13. El-Rosasy M. A., Paley D., Herzenberg J. E. Congenital pseudarthrosis of the tibia. In: Rozbruch SR, Ilizarov S, eds. Limb Lengthening and Reconstruction Surgery. New York: Informa Healthcare, 2007:485-493.
14. El-Rosasy M. A., Paley D., Herzenberg J. E. Ilizarov technics for the management of congenital pseudarthrosis of the tibia (PhD Thesis). Tanta, Egypt: Tanta University Press; 2001.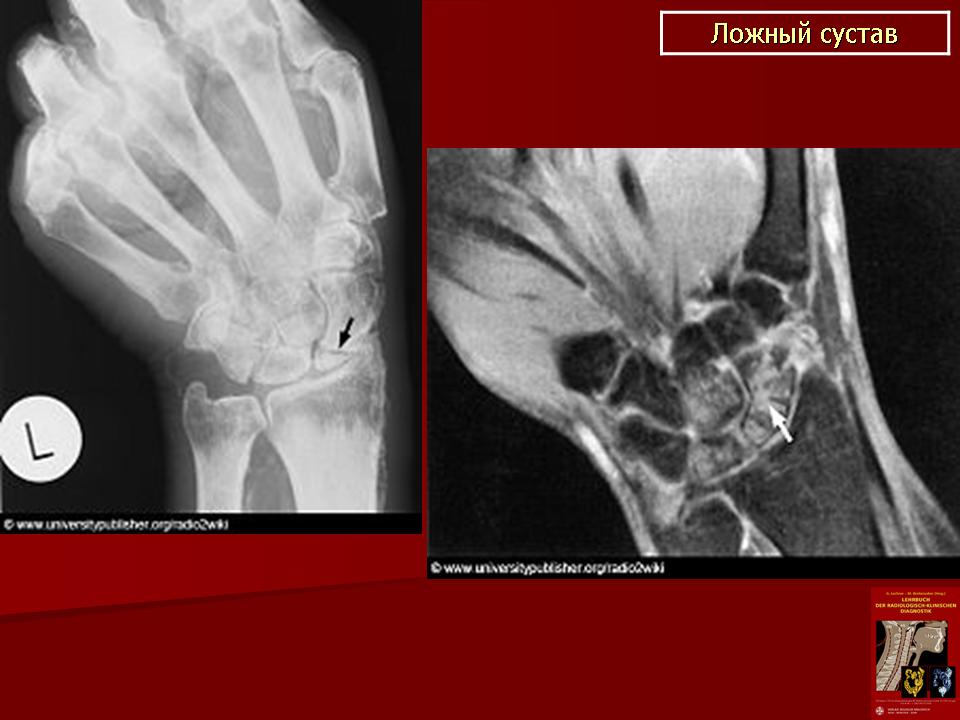
15. Hefti F., Bolini G., Dungl P. et al. Congenital pseudarthrosis of the tibia: history, etiology, classification and epidemiologic data // JPO. 2000. Vol. 9. P. 11-15.
16. Hermanns-Sachweh B., Senderek J., Alfer J. et al. Vascular changes in the periosteum of congenital pseudarthrosis of the tibia // Pathol. Res. Pract. 2005. Vol. 201. P. 305-312.
17. Hugler W., Yap F., Little D. et al. Short-term safety assessment in the use of intravenous zoledronic acid in children // J. Pediatr. Ort. 2004. Vol. 145. P. 701-704.
18. Ippolito E., Corsi A., Grill F. et al. Pathology of bone lesions associated with congenital pseudarthrosis // JPO. 2000. № 9. P. 3-10.
19. Joseph B., Mathew G. Management of congenital pseudarthrosis of the tibia by excision of the pseudarthrosis, onlay grafting, and intramedullary nailing. // J. Pediatr. Orthop B. 2000. Vol. 9. P. 16-23.
Joseph B., Mathew G. Management of congenital pseudarthrosis of the tibia by excision of the pseudarthrosis, onlay grafting, and intramedullary nailing. // J. Pediatr. Orthop B. 2000. Vol. 9. P. 16-23.
20. Kim H. W., Weinstein S. L. Intramedullary fixation and bone grafting for congenital pseudarthrosis of the tibia // Clin. Orthop. Relat. Res. 2002. Vol. 405. P. 250-257.
21. Ohnishi I., Sato W., Matsuyama J. et al. Treatment of congenital pseu darthrosis of the tibia: a multicenter study in Japan // J. Pediatr. Orthop. 2005. Vol. 25. P. 219-224.
22. Paley D. Congenital Pseudarthrosis of the tibia: combined pharmacologic and surgical treatment using biphosphonate intravenous infusion and bone morphogenic protein with periosteal and cancellous autogenous bone grafting, tibio-fibular cross union, intramedullary rodding and external fixation.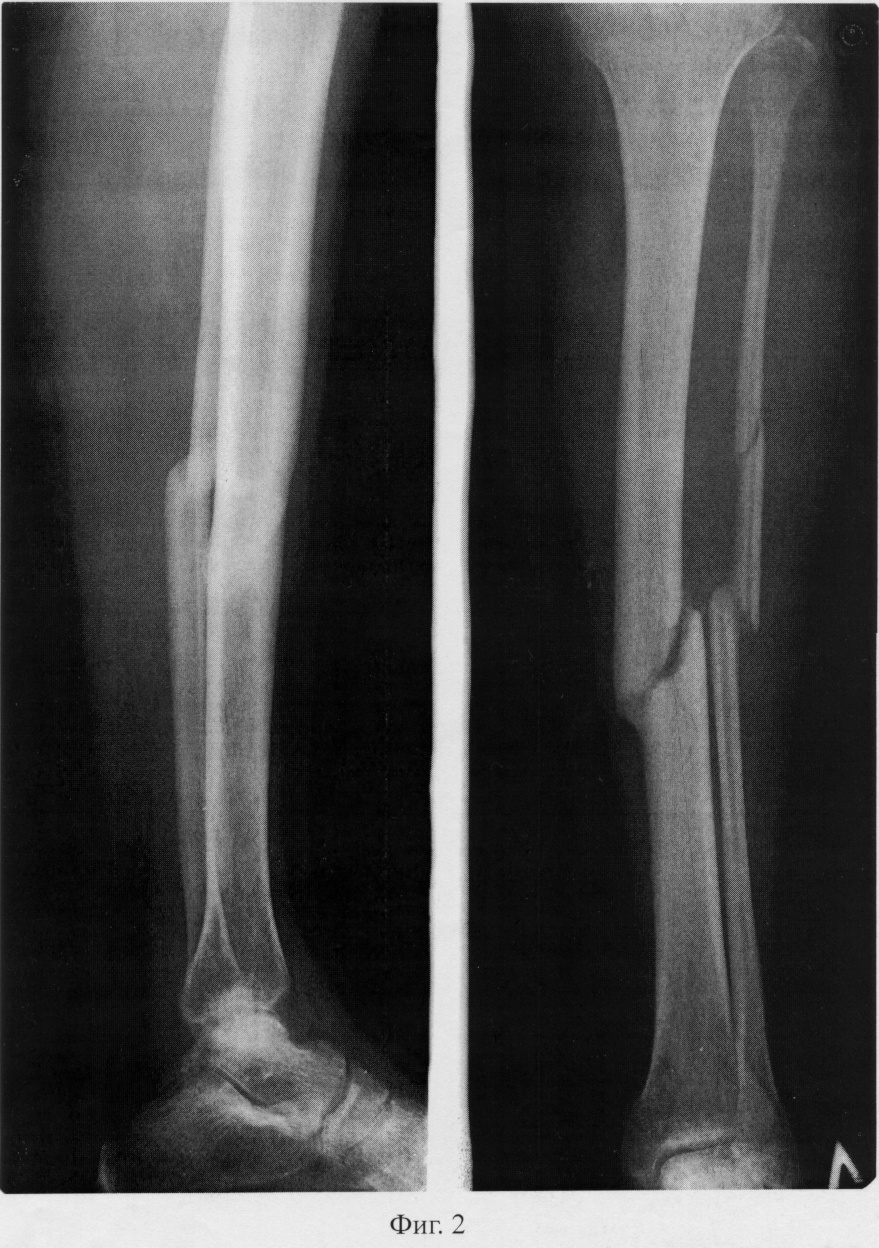 2012, Bone Grafting, edited by dr. Allesandro Zorzi, ISBN: 978-953-51-0324-0, in-Tech. P. 91-106.
2012, Bone Grafting, edited by dr. Allesandro Zorzi, ISBN: 978-953-51-0324-0, in-Tech. P. 91-106.
23. Paley D., Catagni M., Argnani F. et al. Treatment of congenital pseudoarthrosis of the tibia using the Ilizarov technique // Clin. Orthop. Relat. Res. 1992. Vol. 280. P. 81-93.
24. Richards B. S., Oetgen M. E., Johnston Ch. E. The use of rhBMP- 2 for treatment of Congenital Pseudarhrosis of the Tibia: a case series // JBJS Am. 2010 Jan 01; 92 (1). P. 177-185
25. Spiro A. S., Babin K., Lipovac S. et al. Combined treatment of congenital pseudarthrosis of the tibia, including recombinant human bone morphogenetic protein — 2: a case series // JBJS Br. 2011. Vol. 93, № 5. P. 695-699.
Ложные суставы (последствия трав) – причины развития, симптомы и лечение – Отделение травматологии ЦКБ РАН
Ложный сустав – последствие травмы, которое возникает примерно в 2-3% всех случаев переломов, и характеризуется неправильным сращиванием костных отломков. Проявляется ложный сустав нарушением непрерывности и целостности трубчатой кости, а результате чего конечность приобретает способность двигаться в несвойственном направлении и месте. Промежуток между костями заполняется соединительной тканью, которая со временем меняет свою структуру. Также патология может носить врожденный характер. Посттравматическая патология чаще встречается у пациентов после перелом локтевой, лучевой и большой берцовой кости.
Проявляется ложный сустав нарушением непрерывности и целостности трубчатой кости, а результате чего конечность приобретает способность двигаться в несвойственном направлении и месте. Промежуток между костями заполняется соединительной тканью, которая со временем меняет свою структуру. Также патология может носить врожденный характер. Посттравматическая патология чаще встречается у пациентов после перелом локтевой, лучевой и большой берцовой кости.
Классификация ложных суставов
По способу развития патологии, ложные суставы разделяются на врожденные (0,5% всех аномалий опорно-двигательного аппарата) и приобретенные. В современной медицине выделяют следующие виды ложных суставов:
- С костным дефектом (костное вещество теряется)
- Фиброзные – костное вещество сохраняется
- Истинные – фиброзно-синовиального типа.
Причины развития ложного сустава
Способствуют развитию патологии следующие факторы:
- Преждевременное снятие гипса
- Внедрение мягких тканей между костными отломками
- Значительная удаленность костных отломков друг от друга
- Нагрузка на кость в процессе сращивания
- Проблемы сращивания, обусловленные нагноением, нарушением нормальной циркуляции крови.

Дополнительные факторы риска – повреждение нервов, наличие проблем с эндокринной системой, хронических заболевания, большая посттравматическая кровопотеря, шок.
Симптомы ложного сустава
Врожденные патологии выявляются ярче, приобретенных, заподозрить наличие патологии у ребенка можно на стадии обучения хождению. Посттравматический сустав проявляется патологической подвижностью конечности, но если в сегменте поражена всего лишь одна кость (например, ложный сустав на лучевой кости при целой локтевой), данный симптом проявляется слабо. Нагрузка на конечность сопряжена с болезненностью.
Лечение ложного сустава
Консервативные терапевтические методы доказали свою неэффективность в устранении патологии, поэтому врач прибегают к остеосинтезу посредством установки аппарата Илизарова. Если и данная методика не приносит должных результатов, пациенту проводят операцию костной пластики. Для случаев врожденного ложного сустава предусмотрен комплекс хирургических и физиотерапевтических мер.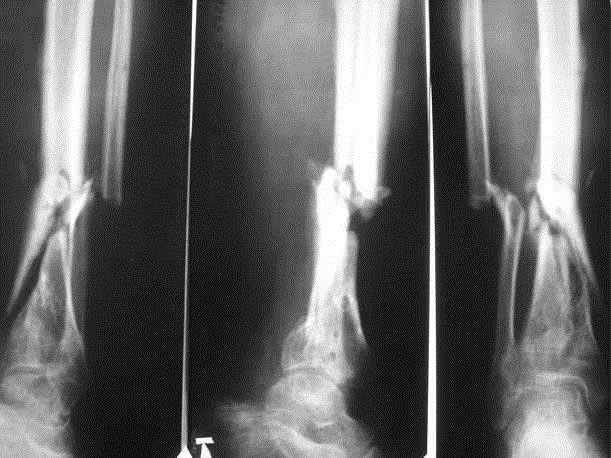
Где пройти лечение ложного сустава в Москве?
Специалисты ортопедического центра ЦКБ РАН приглашают пациентов с врожденными и посттравматическими патологиями на диагностику и восстановительное лечение после травм. В нашей клинике работаю врачи с большим опытом проведения операций костной пластики, резекции костных отломков с последующим удлинением и других процедур. Запись на консультацию по телефону +7 (499) 400-47-33.
Морфологическая характеристика врожденных и приобретенных ложных суставов у детей
1. Авцын А.П. Очерки военной патологии.- М., 1946.- 173 с.
2. Акбердина Д.Л. Морфологическая характеристика концов костных отломков при ложных суставах и несросшихся переломах // Тр. Казанского НИИТО: Т.Х1.- Казань, 1965.- С.78-81.
3. Акбердина Д.Л. Морфологическая картина ложных суставов бедра // Матер. Итоговой; науч. сессии ин-та и его научно-опорных пунктов, поев. 50-летию Октября.- Казань, 1967.- С.51-56.
4. Акбердина Д. Л. Рентгено-морфологические параллели при ложных суставах // Тр. Казанского НИИТО: Т.Х1У.- Казань, 1969.- С.140-143.
Л. Рентгено-морфологические параллели при ложных суставах // Тр. Казанского НИИТО: Т.Х1У.- Казань, 1969.- С.140-143.
5. Акбердина Д.Л. К вопросу о формах концов костных фрагментов при ложных суставах по данным морфологических исследований // Тр. Казанского НИИТО: Т.Х1У.- Казань, 1969.- С.144-146.
6. Акбердина Д.Л. К характеристике клинико-рентгенологических и морфологическиз особенностей и состояний нервных элементов при ложных суставах длинных трубчатых костей: Автореф. дис. . д-ра мед. наук.- Казань, 1970.- 31 с.
7. Акжигитов Г.Н., Малеев М.А., Сахаутдинов В.Г. Юдин Я.Б.
8. Остеомиелит.- М.: Медицина, 1986.- 207 с.
9. Андрианов В.Л., Поздеев А.П., Капитанаки И.А., Серебряков В.М.
10. Врожденные ложные суставы голени у детей // Ортопед, травматол.-1983.- №10.- С.43-48.
11. Апасова А.И. К патологической гистологии и клинике псевдоартрозов голени // Вопросы травматологии и ортопедии: Вып. 1-2.- Свердловск, 1938.- С.67-119.
12. Ю.Башуров З.К. Лечение ложных суставов костей голени: Автореф. дис. . д-ра мед. наук.- Л., 1974.- 26 с.
Лечение ложных суставов костей голени: Автореф. дис. . д-ра мед. наук.- Л., 1974.- 26 с.
13. П.Башуров З.К. Причины образования ложных суставов и современные принципы их лечения // Ортопед, травматол.- 1972.- №4.- С.72-78.
14. Беллендир Э.Н. Васкуляризация кости в процессе регенерации при экспериментальном туберкулезном остите вблизи коленного сустава: Автореф. дис. канд. мед. наук.- Л., 1962.- 23 с.
15. Белоусов В.Д. Лечение ложных суставов и дефектов длинных трубчатых костей.- Кишинев: Картя Молдовеняскэ, 1971.- 183 с.
16. Н.Беляева A.A., Майсурадзе Р.Г. Кровоснабжение при врожденном ложном суставе голени у детей // Вестн. хирургии им. И.И.Грекова.-1982.- Т. 129, №8.- С.94-97.
17. Богданов Ф.Р., Антонов И.Г. О хирургическом лечении-больных с осложненными суставами и дефектами болыиеберцовой кости // Ортопед, травматол,- 1965.- №3.- С.9-14.
18. Бурин М.Д. О ранних ортопедических осложнениях острого гематогенного остеомиелита у детей // Ортопед, травматол.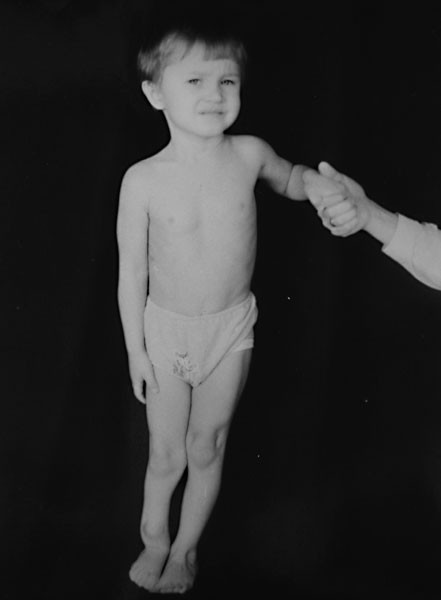 — 1989.-№4.- С.24-26.
— 1989.-№4.- С.24-26.
19. Васильев A.A., Эпштейн Г.Я. К патогенезу ложных суставов // Арх. патологии и патологической физиологии.- 1939.- Т.V, Вып.З.- С.41.
20. Венгеровский И.С. Патологические переломы при остеомиелите // Сов. хирургия.- 1936.- №3.- С.494-504.
21. Венгеровский И.С. Остеомиелиты у детей // Сов. хирургия.- 1938.-№6.- С.1068-1075.
22. Венгеровский И.С. Абсцесс Броди у детей // Хирургия.- 1949.- №12.-С.45-48.21 .Венгеровский И.С. Остеомиелит у детей.- М.: Медицина, 1964.- 267 с.
23. Виноградова Т.П. Патологическая анатомия псевдоартрозов // Труды ЦИТО: Сб. 1-2.- М.-Свердловск, 1947.- С. 10-15.
24. Вознесенская Г.А. Врожденные ложные суставы голени // Хирургия.-1953.- №8.- С.34-40.
25. Войно-Ясенецкий В.Ф. Очерки гнойной хирургии.- М.: Госмедиздат, 1946.- 544 с.
26. Волков М.В. К вопросу о фибродисплазии костей и её лечении // Вопросы патологии костной системы,- М., 1957.- С. 175-180.
27. Волков М.В., Самойлова Л.И. Фиброзная остеодисплазия,- М.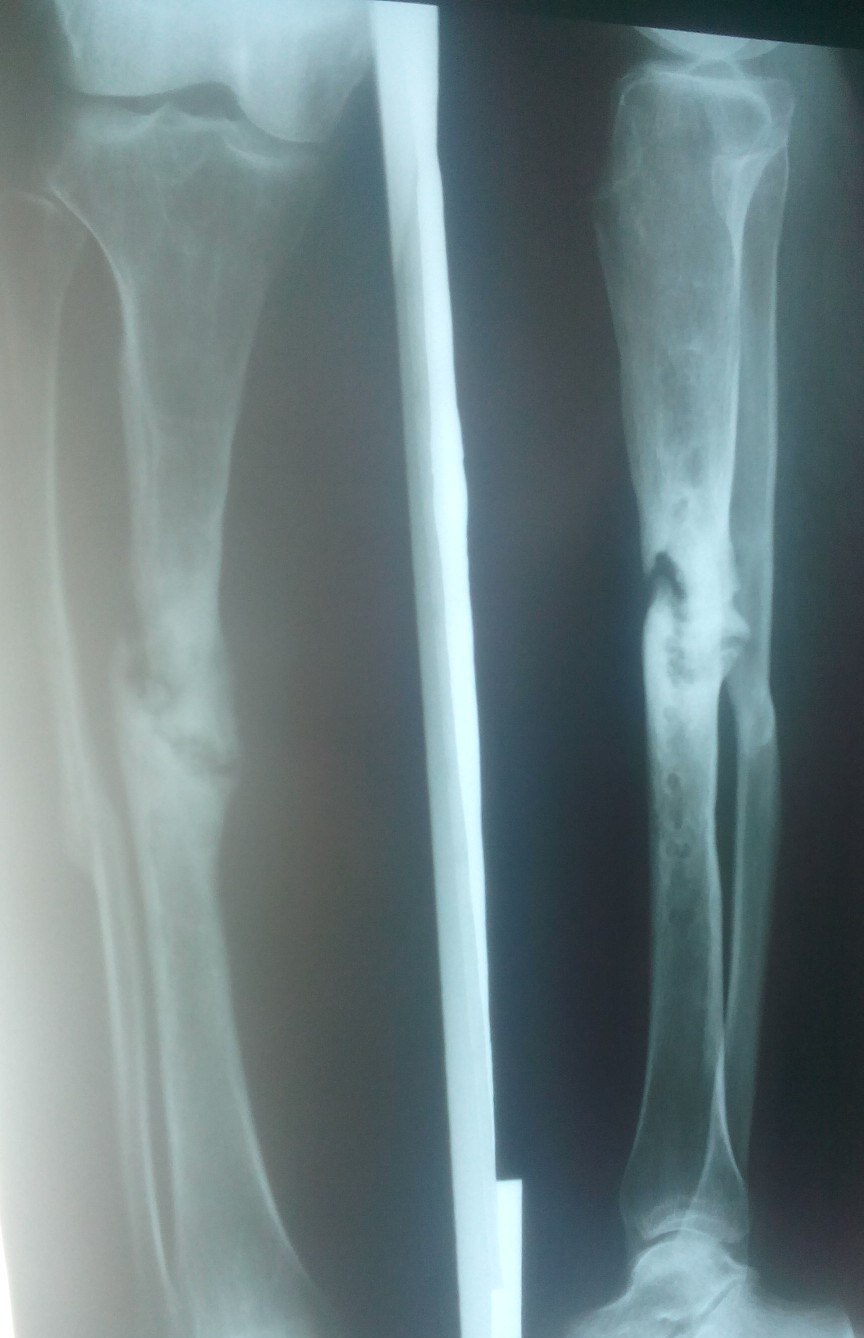 : Медицина, 1973.- 167 с.
: Медицина, 1973.- 167 с.
28. Волков М.В., Любошиц H.A. Повреждения и заболевания опорно-двигательного аппарата.- М.: Медицина, 1979.- 280 с.
29. Волкова О.В. Нейродистрофический процесс.- М.: Медицина, 1978.254 с.
30. Воронович И.Р. К вопросу о морфологии ложных суставов // Здравоохранение Белоруссии.- 1955.- №9.- С.33-37.~
31. Воронович И.Р. Вопросы морфологии и лечения ложных суставов: Автореф. дисканд. мед. наук.- Минск, 1959,- 19 с.
32. Вреден P.P. Псевдоартрозы // Практическое руководство по ортопедии,- Д.: Биомедгиз, 1936.- С.575-587.
33. Гайдуков В.М. Лечение ложных суставов костей голени // Вестн. хирургии им. И.И.Грекова.- 1967.- №12.- С.52-57.
34. Гайдуков В.М. Ложные суставы.- СПб: Наука, 1995.- 204 с.
35. Гайдуков В.М., Дедушкин B.C. Общие и местные причины развития ложных суставов костей // Вестн. хирургии им. И.И.Грекова.- 1991,-№5.- С.59-61.
36. Гайдуков В.М. Ложные суставы костей. Этиопатогенез. Диагностика. Лечение: Рук-во для врачей,- СПб: Наука, 1998.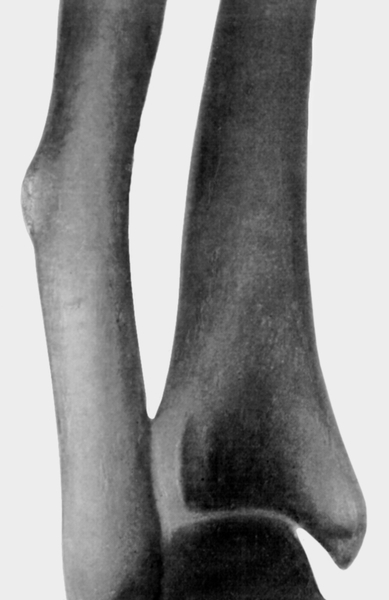 — 105 с.
— 105 с.
37. Гаркавенко Ю.Е. Удлинение бедра у детей и подростков после острого гематогенного остеомиелита проксимального метаэпифиза бедренной кости: Дис. . канд. мед. наук.- СПб, 2001.- 200 с.
38. Грачева В.И. Лечение врожденных псевдоартрозов голени методами Илизарова: Автореф. дис. . канд. мед. наук.- Челябинск, 1972.- 32 с.
39. Гринев М.В. Остеомиелит.- Л.: Медицина, 1977.- 150 с.
40. Гудушаури О.Н. О лечении ложных суставов костей голени при остеомиелите // Ортопед, травматол,- I960,- №6.- С.76-78.
41. Гюльназарова C.B. Лечение «болтающихся» псевдоартрозов с одновременным удлинением на уровне патологического очага // Ортопед, травматол.- 1978.- №11.- С.31-33.
42. Гюльназарова C.B., Надыршина И.К. Варианты костеобразования при лечении болтающихся ложных суставов компрессионно-дистракционным методом // Ортопед, травматол.- 1985.- №5.- С.20-23.
43. Гюльназарова C.B. Современные методы лечения ложных суставов // Травматология и ортопедия России. — 2000.- №1.- С.78-82.
— 2000.- №1.- С.78-82.
44. Гюльназарова C.B., Чиркова А.М., Палицына Е.Д. Оваскуляризации экспериментальных болтающихся псевдоартрозов // Ортопед, травматол.- 1980.- №12.- С.22-26.
45. Гюльназарова C.B., Штин В.П. Восстановление кости при лечении псевдоартрозов методом дистракции.// Ортопед, травматол.- 1973.-№3.- С.40-46.
46. Даниелян O.A. Деформации суставов нижних конечностей у детей и подростков при последствиях гематогенного остеомиелита: Дис. . д-ра мед. наук.- СПб, 1996.- 346 с.
47. Державин В.М. Эпифизарный остеомиелит у детей.- М.: Медицина, 1965.- 176 с.
48. Дерижанов С.М. Патологическая анатомия и патогенез остеомиелита.-Смоленск, СОКНИИ, 1940.- 183 с.
49. Дорохин А.И. Опыт лечения дефектов и ложных суставов длинных трубчатых костей // Лечение и реабилитация детей-инвалидов с ортопедо-неврологической патологией на этапах медицинской помощи.- СПб, 1997.- С.57-58.
50. Еленевский К.Ф., Очкур П.П. Патогенез и патологическая анатомия ложных суставов // Ортопед, травматол.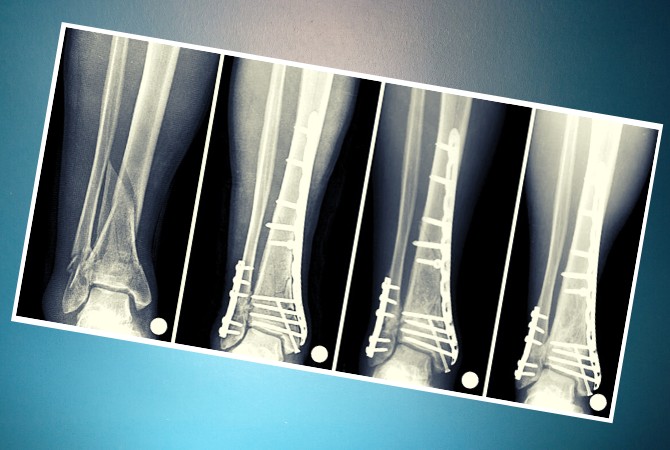 — 1935.- №5.- С.3-15.
— 1935.- №5.- С.3-15.
51. Капитанаки И.А. Врожденные и приобретенные ложные суставы у детей: Дис. канд. мед. наук.- Л., 1958.- 294 с.
52. Капитанаки И.А. К лечению врожденных псевдоартрозов голени // Матер. I съезда травматологов-ортопедов Белоруссии.- Минск, 1965.-С.269-271.
53. Капитанаки И.А. Врожденный ложный сустав голени // Врожденная патология опорно-двигательного аппарата: Сб. науч. работ.- Л., 1972.-С.168-175.
54. Каплан Э.М. Лечение и профилактика нарушений целости кости при гематогенно остеомиелите у детей: Дис. . канд. мед. наук.- Фрунзе, 1987.-21 с.
55. Клейменов В.Н. К вопросу о врожденных ложных суставах голени // Современные вопросы хирургии детского возраста.- М., 1965.- С. 193198.
56. Клейменов В.Н. Клиника, диагностика и лечение ложных суставов у детей: Автореф. дис. канд. мед. наук.- М., 1968.- 18 с.
57. Козловский A.A. Врожденный псевдоартроз костей голени // Практическое руководство по ортопедии.- М.: ОГИЗ, 1936.- С.208-210.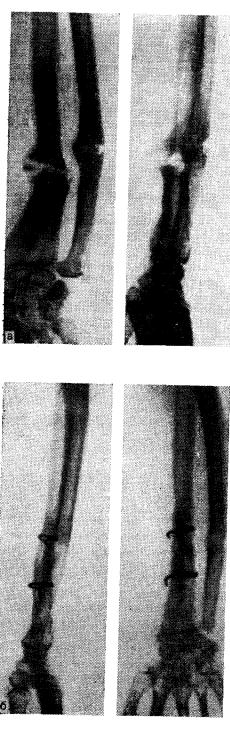
58. Кононов B.C. Гематогенный остеомиелит у детей.- М.: Медицина, 1974.- 172 с.
59. Корж A.A., Моисеева К.Н., Панков Е.Я. Фиброзная дисплазия костной ткани.- Киев: Здоров’я, 1971.- 123 с.
60. Косинская Н.С. Фиброзные дистрофии и дисплазии костей.- Д.: Медицина, 1973.- 419 с.
61. Кръстанов Ст., Ганчев М. Врожденный псевдоартроз ключицы // Ортопед, травматол.- 1982.- №2,- С.57-58.
62. Кузьменко В.В. Ложные суставы диафизов длинных трубчатых костей, неосложненные остеомиелитом, и их лечение: Автореф. дис. . д-ра мед. наук.- М., 1973.- 24 с.
63. Кузьменко В.В., Травкин A.A., Малова М.Н. Состояние нервно-мышечного аппарата и кровообращение конечностей при ложных суставах диафизов длинных трубчатых костей // Ортопед, травматол.-1974.- №8.- С.36-42.
64. Маисурадзе Р.Г. Врожденные ложные суставы костей голени у детей и: подростков (патогенез, клиника, лечение): Автореф. дис. . канд. мед. наук.- М., 1981.-28 с.
65. Мамзина Н.М. К патологической картине псевдоартрозов голени после огнестрельных переломов // Вопросы восстановительной хирургии, травматологии и ортопедии: Сб. Уральского НИИТО: Т.8.-Свердловск, 1951.- С.325.
Уральского НИИТО: Т.8.-Свердловск, 1951.- С.325.
66. Мезенцев A.A., Мезенцев В.А. Хирургическое лечение врожденного ложного сустава голени с использованием компрессионно-дистракционного остеосинтеза // Ортопед, травматол.- 2001.- №3.-С.18-21.
67. Меркулов В.Н., Лекишвили М.В., Дорохин А.И. Использование поверхностно-деминерализованных трансплантатов в лечении посттравматических ложных суставов у детей // Вестн. травматологии и ортопедии им. Н.Н.Приорова.- 2000.- №4.- С.22-25.
68. Михайлова Н.М. О лечении врожденных псевдоартрозов у детей // Ортопед, травматол.- 1964.- №12ю- С.61
69. Монбланов В.В. Микроскопическое строение костных отломков ложных суставов травматического происхождения с точки зрения их способности к регенерации // Вопросы профилактики и лечения травм.-Киев, 1958.- С.70-76.
70. Моргун В.А. Компрессионно-дистракционный метод лечения деформаций конечностей у детей при диспластических заболеваниях и последствиях лечения опухолей костей: Автореф.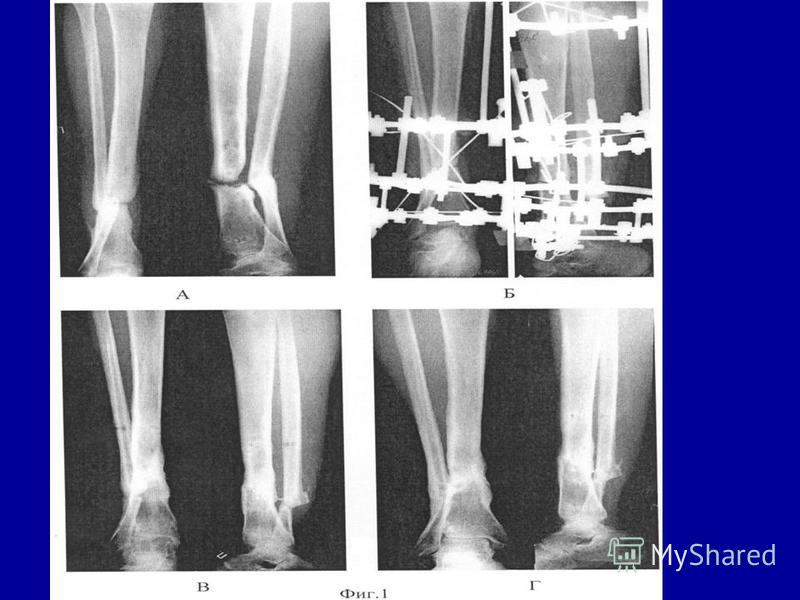 дис. . канд. мед. наук.- М., 1973.- 27 с.
дис. . канд. мед. наук.- М., 1973.- 27 с.
71. Мюллер М.Е., Аллговер М., Шнейдер Р., Вилленеггер X.
72. Руководство по внутреннему остеосинтезу.- M.: Ad Marginem, 1996.750 с.
73. Павлова М.Н., Беляева A.A., Гусев Б.В. Диспластические нарушения развития костной ткани при врожденных ложных суставах // Арх. патологии.- 1983.-Т.Х, Вып.Ю.- С.33-39.
74. Патология костей и суставов: Руководство / В.В.Некачалов.- СПб: Сотис, 2000.-288 с.
75. Переслыцких П.Ф. Остеогенез при нарушении внутрикостных сосудов и его активизация при лечении костных ран.- Иркутск: Изд-во Иркутского ун-та, 1995.- 188 с.
76. Поздеев А.П. Врожденные ложные суставы костей голени у детей (этиология, клиника, лечение): Дис. . канд. мед. наук.- JL, 1983.287 с.
77. Поздеев А.П. Врожденные ложные суставы костей голени у детей // Ортопед, травматол.- 1985,- №8.- С.76.
78. Поздеев А.П. Ложны суставы и дефекты костей у детей (этиология, клиника, лечение): Дис. . д-ра мед. наук.- СПб, 1998,- 287 С.
79. Поздеев А.П. Тактика лечения ложных суставов и дефектов костей различного генеза у детей // Стандарты технологии специализированной помощи детям при повреждениях и заболеваниях опорно-двигательного аппарата.- СПб, 1999.- С.40-41.
80. Полиевктов А.И. К вопросу о врожденных псевдоартрозах голени // Вестн. хирургии им. И.И.Грекова.- 1932.- Т.24, Кн.78-79.- С.375-382.
81. Ревелл П.А. Патология кости.- М.г Медицина, 1993.- 368 с.
82. Рейнберг С.А. Рентгенодиагностика заболеваний костей и суставов: Т.2.- М.: Медицина, 1964.- 372 с.
83. Самков A.C. Ортопедическое лечение последствий гематогенного остеомиелита у детей: Автореф. дис канд. мед. наук.- М., 1984.14 с.
84. Самков A.C. Деформации костей и суставов после гематогенного остеомиелита у детей // Травматология и ортопедия: Т.З / Под ред. Ю.Г.Шапошникова.- М.: Медицина, 1997.- С.566-574.
85. Свешников A.A., Мархашов A.M., Грачев В.И. Роль кровообращения в репаративном костеобразовании // Ортопед, травматол. — 1985.- №5.- С.23-26.
— 1985.- №5.- С.23-26.
86. Серов В.В., Шехтер А.Б. Соединительная ткань (функциональная патология и общая патология).- М.: Медицина, 1981.- 312 с.
87. Сиповский П.В. К изучению патогистологических изменений в концевых отделах костных отломков ложных суставов // Арх. патологии.-1951.- №5.- С.50-58.
88. Стецула В.И. Репаративная регенерация длинных трубчатых костей при компрессионном остеосинтезе: Автореф. дис. . д-ра мед. наук.-Свердловск, 1965.- 25 с.
89. Стецула В.И., Новицкая Н.В. Регенерация кости при компрессионном остеосинтезе диафиза в эксперименте // Вопросы восстановительной хирургии, травматологии и ортопедии: Т.8.- Свердловск, 1962.- С.5-12.
90. Строков В.Н. Местное кровообращение при переломах, ложных суставах и дефектах костей и его изменение в процессекомпрессионно-дистракционного остеосинтеза: Автореф. дис. . канд. мед. наук.- Оренбург, 1972.- 21 с.
91. Ткаченко С.С. Военная травматология и ортопедия.- JL: Изд-во ВМА, 1985.- 464 с.
92. Турнер Г.И. О так называемых внутриутробных переломах голени и их лечении // Хирургический архив.- 1911.- Кн.1.- С.173-174.
Турнер Г.И. О так называемых внутриутробных переломах голени и их лечении // Хирургический архив.- 1911.- Кн.1.- С.173-174.
93. Турнер Г.И. О трофических изменениях костей при повреждениях периферических нервов // Вестн. рентгенологии и радиологии.- 1925.- Т.З, Вып.3-4.- С.86-87
94. Турнер Г.И. О вовлечении периферических нервов в повреждения концевых частей верхней и нижней конечностей // Вестн. хирургии и погр. обл.- 1931.- Т.ХХИ, Кн.65-66.- С.275-284.
95. Турнер Г.И. О псевдоартрозах // Новый хир. архив.- 1935.-T.XXXIV, Кн.4,- С.63.
96. Турнер Г.И. Несколько мыслей о причинах псевдоартрозов и их лечении: Докл. на заседании Лен. обл. хирургического об-ва // Вестн. хирургии им. И.И.Грекова.- 1935.- Т.41.- С.269-271.
97. Турнер Г.И. К этиологии псевдоартрозов голени // Новый хир. архив.- 1938.- Т.41.- С.283.
98. Тяжелков А.П. Приобретенные ложные суставы у детей // Детская хирургия.- 1999,- №4.- С. 14-16.
99. Филатов С.В. Повреждения тазобедренного сустава и их последствия у детей: Автореф. дис. . д-ра мед. наук.- СПб, 1996.30 е.
дис. . д-ра мед. наук.- СПб, 1996.30 е.
100. Ходос Х.Г. Малые аномалии развития и их клиническое значение.-Иркутск, 1984.- 88 с.
101. Чаклин В.Д. Ортопедия: Кн.1.- М.: Медгиз, 1957.- 342 е.
102. Чаклин В.Д. Острый гематогенный остеомиелит // Ортопед, травматол.- 1966.- №11.- С.3-12.
103. Чаклин В.Д. Костная пластика.- М.: Медицина, 1971.- 228 с.-152111. Шевцов В.И., Макушин В.Д., Куфтырев JI.M. Дефекты нижней конечности.- М.: Зауралье, 1996.- 504 с.
104. Шевцов В.И., Макушин В.Д., Куфтырев Л.М. Лечение врожденного псевдоартроза костей голени // Чрескостный остеосинтез по методикам Российского научного центра «ВТО им. акад. Г.А.Илизарова».- Курган, 1997.- С.257.
105. Штин В.П., Гюльназарова C.B. Морфогенез межотломковой ткани на ранних этапах дистракции гипертрофических псевдоартрозов (экспериментально-морфологическое исследование) // Ортопед, травматол.- 1985.- №9.- С.5-9.„
106. Эдельштейн Т.Л. Случай ложного сустава плечевой кости // Вестн. хирургии.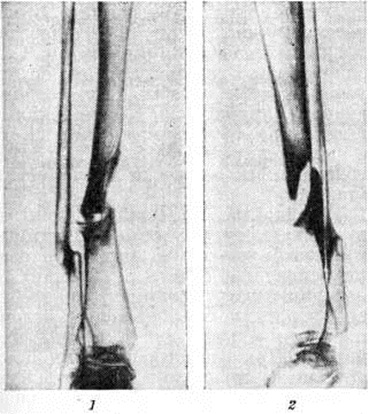 — 1944.- Т.64, Кн.2.- С.80.
— 1944.- Т.64, Кн.2.- С.80.
107. Эпштейн Г.Я., Причины возникновения ложных суставов и замедленной консолидации на основании изучения 98 случаев // Труды VI Всеукраинского съезда хирургов.- Днепропетровск, 1937.- С.550.
108. Эпштейн Г.Я. Лечение ложных суставов и замедленной консолидации.-Л.: Медгиз, 1946.- 188 с.
109. Юдин Я.Б., Георгиу Ю.А. Костная гомопластика в лечении хронического гематогенного остеомиелита // Вестн. хирургии им. И.И.Грекова.- 1975.- №2.- С.99-103.
110. Языков Д.К. Псевдоартрозы костей плечевого пояса и верхних конечностей в исходе лечения их переломов // Тез. докл. Юбилейной науч. сессии НИИ им. Н.В.Склифосовского.- М., I960.- С.78-79.
111. Ярошевская E.H., Капитанаки И.А. Патологическая анатомия и патогенез врожденных псевдоартрозов голени у детей // Матер. Украинской науч.-практ. конф. по вопросам хирургии детского возраста: Тез. докл.- Киев, 1963.- С. 189.
112. Ярошевская E.H., Капитанаки И.А. Патологическая анатомия и патогенез псевдоартрозов голени // Хирургия, травматология и ортопедия детского возраста: Тр. II Украинской науч.-практ. конф. хирургов детского возраста.- Киев, 1965.- С.194-197.
II Украинской науч.-практ. конф. хирургов детского возраста.- Киев, 1965.- С.194-197.
113. Ярошевская E.H., Капитанаки И.А. К гистологической характеристике и патогенезу врожденных ложных суставов // Реабилитация детей с заболеваниями и повреждениями опорнодвигательного аппарата: Сб. науч. работ ЛНИДОИ им. Г.И.Турнера.-Л., 1972.- С.155-157.
114. Aegerter Е.Е. The possible relationship of neurofibromatosis congenital pseudarthrosis, and fibrous dysplasia // J. Bone Jt Surg.- 1950.-Voi.32-A.- P.618-626.
115. Andersen K.S. Congenital angulation of the lower leg and congenital pseudarthrosis of the tibia in Denmark // Acta Orthop.- 1972.- Vol.43, №3.-P.539-549.
116. Andersen K.S. Congenital pseudarthrosis of the tibia and neurofibromatosis // Acta Orthop. Scand.- 1976.- Vol.47.- P.108-111.
117. Apoil A. Les pseudoarthroses congenitales de jambe. A propos de 13 observations // Rev. Chir. Orthop.- 1970.- Vol.56, №2.- P.120-138.
118. Barber C.G. Congenital bowing and pseudarthrosis of the lower leg: manifestations of von Recklinghauzens neurofibromatosis // Surg. Gyn. Obstet.- 1939.-№69.- P.618-626.
Gyn. Obstet.- 1939.-№69.- P.618-626.
119. Berk L., Mankin H. Spontaneous pseudarthrosis of the tibia occurring in a patient with neurofibromatosis // J. Bone Jt Surg.- 1964.-Vol.46-A.- P.619.
120. Blauth M., Harms D., Schmidt D., Blauth W. Light and electron-microscopic studies in congenital pseudarthrosis // Arch. Orthop. Traum. Surg.- 1984.- Vol.103, №4.- P.269-277.
121. Blauth M., Blauth W. Zur Theorie und Praxis der angeborenen Unterschenkelpseudarthrosen // J. Orthop.- 1981.- №119.-S.36-53.
122. Blauth W., Falliner A. Probleme der operativen Behandlung angeborner Unterschenkelpseudarthrosen // Z. Orthop.- 1989.- Bd. 127.-S.531-548.
123. Bocchi L. Angiografia in un caso di pseudartrosi congenita della tibia // Chir. Org. Mov.- 1960.- №23.- P.154-160.
124. Boyd H.B. Pathology and natural history of congenital pseudarthrosis of the tibia // Clin. Orthop. Rel. Res.- 1982.- №166.- P.5.
125. Boyd H., Fox W. Congenital pseudarthrosis // J. Bone Jt Surg. — 1948.-Vol.30-A, №2.- P.274-283.
— 1948.-Vol.30-A, №2.- P.274-283.
126. Boyd H., Sage F. Congenital pseudarthrosis of the tibia // J. Bone Jt Surg.- 1958.- Vol.40-A.- P. 1245.
127. Briner J., Yunis E. Ultrastructure of congenital pseudarthroses of the tibia // Arch. Pathol.- 1973.- Vol.95.- P.97-99.
128. Brown G., Osebold W., Ponseti J. Congenital pseudarthrosis of long bones. A clinical, radiographic, histologic and ultrastructural study // Clin. Orthop. Rel. Res.- 1977.- №128.- P.228-242.
129. Bumbic S. Osteomyelitic pseudarthrosis of the tibia with loss of substance treated with a graft of the opposite fibula // Chirurgie Pediatr.-1986.- Vol.27, №6.- P.356-358.
130. Buttner A., Eysholdt K. Die angeborenen verbiegungen und psrudarthrosen des Unterschenkels // Chir. Orthop.- 1950.- Bd.36.- S.165-222.
131. Camurati M. Le pseudartrosi congenite della tibia // Chir. Org. Mov.-1930.- №15.- P.1-161.
132. Cech O., Segmuller G.O. Zur Pathophysiologic der Pseudarthrose // Helv. Chir. Acta. — 1973.- Bd.10, №1/2.- S.815-820
— 1973.- Bd.10, №1/2.- S.815-820
133. Codivilla A. Sulla cura della pseudartrosi congenita della tibia // Arch. Ortop.- 1907.- №24.- P.215-232.
134. Compere E.L. Localized osteits Fibrosa in the newborn and congenital pseudarthrosis // J/ Bone Jt Surg.- 1936.- N18.- P.513-523.
135. Dunn A.W., Aponte G.E. Congenital bowing of the tibia and femur // J. Bone Jt Surg.- 1962.- Vol.44-A, №4.- P.737-740.
136. Exner G. Zur Klinik und Pathogenese der angeborenen Verbegungen und Pseudarthrosen des Unterschenkels // Leitschr. f. Orthop.- 1952.- Bd.82, №1.- S.50-87.
137. Eyre-Brook A.L., Baity P.A. jr, Price C.H.G. Infantile pseudarthrosis of the tibia: Three cases treated successgully by delayed autogenous bypass graft with some comments on the causative lesion // J. Bone Jt Surg.- 1969.- Vol.51-B, №3.- P.604-613.
138. Forque E. Prefecis de pathologie externe: T.I.- Paris, 1928.- 712 p.
139. Friedman M. Solitary intraosseus schwannoma // Oral. Surg.- 1964. -Vol.18.- P.90.
-Vol.18.- P.90.
140. Froelich M. Trietment des pseudarthroses congenitales // Rev. Chir. Orthop.- 1910.-N21.- P.l-19.
141. Gordon E. Solitary intraosseus neurilemmoma of the tibia // Clin. Orthop.- 1976.- Vol.117.- P.271.
142. Green W.T., Rudo N. Pseudarthrosis and Neurofibromatosis // Arch. Surg.- 1943.- Vol.46, №3.- P.639-651.
143. Grill F., Ganger R., Prtje G., Schmid R. Congenital pseudarthrosis of the tibia//Orthop.- 2000.- Vol.29, №9.- P.821-831.
144. Guille J.T., Kumar S.J., Shah A. Spontaneous union of a congenital pseudarthrosis of the tibia after Syme amputation // Clin. Orthop.- 1998.-№351.- P.180-185.
145. Hahn E., Ostermann P.A., Riehter D., Muhr G. Pseudarthroses in childhood // Orthopäde.- 1996.- Vol.23, N5.- P.470-477.
146. Ham A.W. Some histophysiological problems peculiar to calcified tissues // J. Bone Jt Surg.- 1952.- Vol.34-A.- P.701-708.-156159. Hardinge K. Congenital anterior bowing of the tibia // Ann. Roy. Coll. Surg. Engl. — 1972.- Vol.51, №1.- P. 17-30.
— 1972.- Vol.51, №1.- P. 17-30.
147. Hefti F. et al. Congenital pseudarthrosis of the tibia: history, etiology, classification and epidemiologic data / F.Hefti, G.Bollini, P.Dunql et al. // J. Pediatr. Orthop.- 2000.- Vol.9, №1.- P. 11-15.
148. Hernigou P., Beau jean F. Bone marrow in patients with pseudarthrosis. A study of progenitor cells by in vitro cloning // Rev. Chir. Orhop.- 1997.- Vol.83, №1. P.33-40.
149. Ippolito E. et al. Pathology of bone lesions associated with congenital pseudarthrosis of the leg / E.Ippolito, A.Corsi, F.Grill et al.// J. Pediatr. Orthop.- 2000.- Vol.9, №1.- P.3-10.
150. Jacobs J., Kimmelstiel P., Thompson K. Neurofibromatosis and pseudarthrosis // Arch. Surg.- 1949.- Vol.59.- P.232.
151. Jacobs R., Fox T. Neurilemmoma of bone // Clin. Orthop.- 1978.-Vol.87.- P.248.
152. Jaffe H.L.:: Tumors and Tumorous Conditions of the Bones and Joints. Philadelphia.- Lea and Febiger.- 1958; P. 487.
153. Johnson L.C. Congenital pseudarthrosis, adamantinoma of long bone and intracortical fibrous displasia of the tibia // J. Bone Jt Surg.- 1972.-Vol.54-A, №6.- P. 1355.
Bone Jt Surg.- 1972.-Vol.54-A, №6.- P. 1355.
154. Jungling O. Pseudarthrosen im Kindesalter // Bef. sur Klin. Chir.-1914.- Bd.90.- S.649-741.
155. Katz J.S., Schink M.M., Mitchell S.N., Bassett C.A.L. Congenital pseudarthroses of the tibia: Treatment with pulsing electromagnetic fields. The international experience // Clin. Orthop. Rel. Res.- 1982.- №165.-P. 124-13 7.
156. Kery L. Histopathologic observations in five cases of congenital tibial pseudarthrosis // Acta Chir. Hung.- 1970.- Vol.11, №2.- P. 127-132.
157. KuHmann L., Woutere H.W. Modellexperiment der kongenitalen Unterschenkelpseudarthrose // Arch. Orthop. Unfall-Chir.- 1972.- №73.-S.55-65.
158. Lammens J., Truyen J., Bauduin G., Fabry G. The treatment of congenital tibial pseudarthrosis // Orthop.- 2000.- Vol.29, N1.- P.54-57.
159. Lawton D.M. et al. Mature osteoblasts in human non-union fractures express colagen type III / D.M.Lawton, J.G.Andrew, D.R.Marsh et al. // J. Clin. Pathol.: Mol.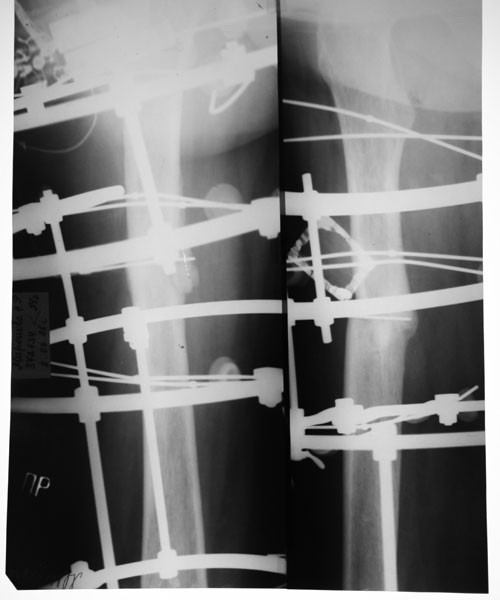 Pathol.- 1997.- №50.- P. 194-197.
Pathol.- 1997.- №50.- P. 194-197.
160. Lehman W.B. et al. Congenital pseudarthroses of the tibia / W.B.Lehman, D.Atar, D.S.Feldman et al. // J. Pediatr. Orthop.- 2000.-Vol.9, №2.- P. 103-107.
161. Lerat J., Lecuire F., Berard J., Rebouillat J. Le traitment chirurgical des pseudarthroses et courbures congenitales de jambe // Chir. Pediatr.- 1980.- Vol.21, №1.- P.77-88.
162. Lexer E. Zur experimentellen erzeugung osteomyelischer Herde // Arch. Klin. Chir.- 1923.- Bd.48, №1.- S. 181-200.
163. Lloyd-Roberts G.C., Show A.N.E. The prevention of pseudarthrosis in congenital kyphosis of the tibia // J. Bone Jt Surg.- 1969.- Vol.51-B, №1,-P.100-105.
164. McCarroll H.R. Clinical manifistations of congenital neurofibromatosis // J. Bone Jt Surg.- 1950.- Vol.32-A.- P.601-617.
165. McCarthy R.E. Amputation for congenital pseudarthrosis of the tibia. Indications and techniques // Clin. Orthop.- 1982.- №166.- P.58-61.
166. Masserman R.L., Peterson H.A., Bianco A.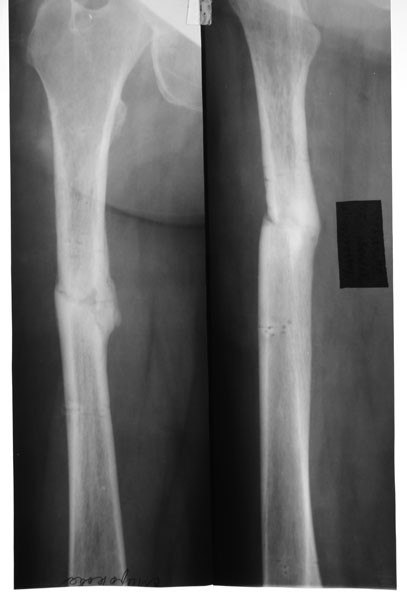 J. Congenital pseudarthroses of the tibia (A review of literature and 52 cases from the Mayo Clinic) // Clin. Orthop. Rel. Res.- 1974.- №99.- P. 140-145.
J. Congenital pseudarthroses of the tibia (A review of literature and 52 cases from the Mayo Clinic) // Clin. Orthop. Rel. Res.- 1974.- №99.- P. 140-145.
167. Matzen P.F. Beobachtungen zum Krankheitsbild des Crus varum congetum and angeborenen Unterschenkelpseudarthrose // Zentralbl.f. Chir.-1955.- Bd.80, №7.- S.1375-1385.
168. Meszaros W.T., Guzzo F., Schorsch H. Neurofibromatosis // Am. J. Roentgenol.- 1966.- Vol. 98, №3.- P.557-569.
169. Morrisy R.T, Riseborough E«J., Hall J.E. Congenital pseudarthrosis of the tibia // J. Bone Jt Surg.- 1981.- Vol.63-B, №3.- P.367-375.
170. Murray H, Lovell W. Congenital pseudarthrosis of the tibia. / Clin. Orthop.- 1982.-№ 166.-P. 14-20.
171. Nicoll R. Traumatische intrauterine Unterschenkelfraktur. Beitrag sur Frage der sogenannten congenitalen Unterschenkelpseudarthrose // Moderne Probleme der Padiatrie: Bd.I.- Basel New-York, 1954.- S.743-745.
172. Ondrouch A. Beitrag zur Behandlung der angeborenen Pseudarthrose des Unterschenkels // Arch.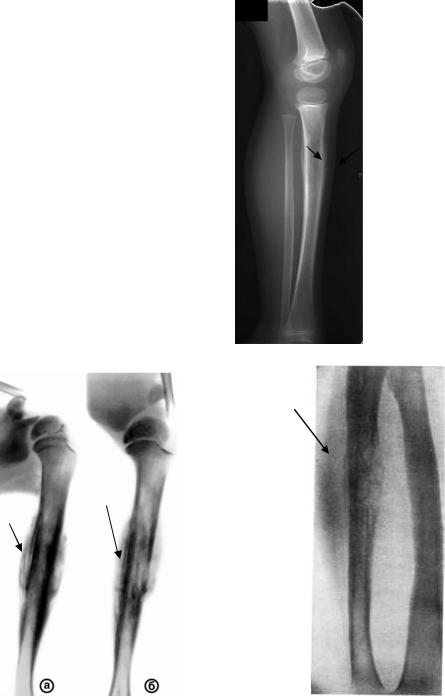 Orthop. Unfall-Chir.- 1966.- Bd.60, N1/2.-S.138-147.
Orthop. Unfall-Chir.- 1966.- Bd.60, N1/2.-S.138-147.
173. Owen R. Congenita pseudarthrosis of the clavicle // J/ Bone Jt Surg.-1970.- Vol.52-B, N4.- P.644-652.
174. Pagella P. Congenital pseudarthrosis of the tibia // Ital. J. Orthop. Traumatol.- 1978.- №4.- P.47-70.
175. Paterson D., Lewis G. Treatment of delayed union and non-union with an implanted direct current stimulator // Clin. Orthop.- 1980.- Vol. 148.-P.l 17-128.
176. Ramelli G.P. et al. Pseudarthrosis in neurofibromatosis type I / G.P.Ramelli, T.Slongo, J.Weis et al. // Klin. Pediatr.- 2000.- Bd.212, №1.-S.26-30.
177. Roach J.W., Shindell R., Green N.E. Late-onset pseudarthrosis of the dysplastic tibia // J. Bone Jt Surg. (Am.).- 1993,- Vol.75, №11.- P.1593-1601.
178. Roy-Camille R. Vascularisation des pseudarthroses. Etude clinique et experimentale // Chir.- 1958.- Vol.76, №2.- P.272-298.
179. Ruter A., Mayr E. Pseudarthrosis // Chirurg.- 1999.- Vol.70, № 11 .-P.1239-1245.
180.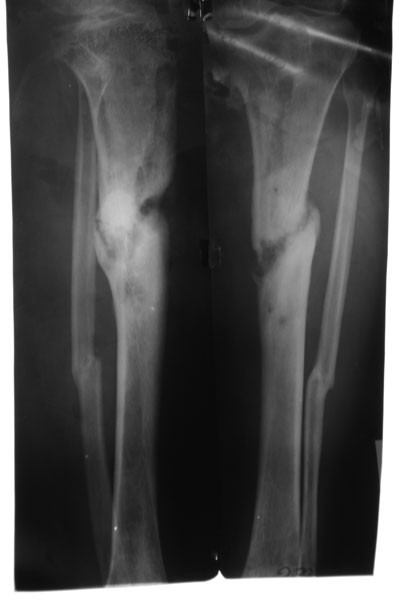 Safe F.P. Congenital anomalies // Campbels operative orthopaedics: St.-Louis ed.: CV Mosby, 1980.- Vol.2.- P. 1748-1939.
Safe F.P. Congenital anomalies // Campbels operative orthopaedics: St.-Louis ed.: CV Mosby, 1980.- Vol.2.- P. 1748-1939.
181. Schnall S.B., King J.D., Marrero G. Congenital pseudarthrosis of the clavicle: a review of the literature and surgical results of six cases // J. of Pediatric Orthop.- 1988.- Vol.8, №3.- P.316-321.
182. Schweiberer L., Baumgart R., Deiler S. The biological reaction in atrophic and hypertrophic pseudarthrosis of diaphysis of long bone. Causes and forms of appearance // Chirurg.- 1999.- Vol.70, №11.- P. 1193-1201.
183. Semian D.W., Willis J.B., Bove K.E. Congenital fibrous defect of tibia mimicking fibrous dysplasia // J. Bone Jt Surg.- 1975.- Vol.57, №4,-P.854-857.
184. Shperling M. Uber die atiologie der sogenannten intrauterinen Frakturen an den Extremitäten im besonderen der Unterschenkelknochen // Z. Geburtshilfe Gynak.- 1892.- Bd.24.- S.225-274.
185. Siede H.-W., Reddemann H., Lorens G. Fibrose kongenitale dysplasie Unterschenkelpseudarthrose // Beitr. Orthop.Traumatol.- 1980.-№11.- S.656.
Orthop.Traumatol.- 1980.-№11.- S.656.
186. Stevenson D.A. et al. Descriptive analysis of tibial pseudarthrosis in patients with neurofibromatosis / D.A.Stevenson, P.H.Birch, J.M.Friedman et al. // Am. J. Med. Genet.- 1999.- Vol.84, N5.- P.413-419.
187. Timmermans G. La pseudarthrose congenitale de jambe // Acta Orthop. Belg.- 1965.- Vol.31, №6.- P.865-919.
188. Uechlinger E. Fibrose Dysplasie: Osteofibrosis deformans juvenilis: Abrigentsches Syndrom // Lehrbuch der Roentgendiagnostik / H.R.Schinz et al.- Stuttgart, 1979.- S.947-955.
189. Urist M.R. et al. The bone induction principle / M.R.Urist, B.F.Silverman, K.Buring et al. // Clin. Orthop.- 1967.- №53.- P.243-283.
190. Van Nes C.P. Congenital pseudarthrosis of the leg // J. Bone Jt Surg.-1966.- Vol.48-A, №8.- P.1467-1483.
191. Weber B.G., Cech O. Pseudarthrosis. Pathophysiology, biomechanics, therapy, results.- N.-Y.: Grune and Stratton, 1976.- 327 p.
192. Weilse K., Hermichen H., Weller S. Significance of the fibula in tibial fractures and pseudarthrosis // Aktuelle Traumatologie.- 1985.- Vol.15, N5.- P. 195-204.
Significance of the fibula in tibial fractures and pseudarthrosis // Aktuelle Traumatologie.- 1985.- Vol.15, N5.- P. 195-204.
Галимов Адель — Благотворительный фонд Алёша!
До сбора
Для семьи Галимовых беременность была долгожданной. Мама Диляра тщательно готовилась к будущей роли, восстанавливала организм. Когда убедилась, что беременна, несказанно обрадовалась.
«На двенадцатой неделе на УЗИ нам сказали, что на 90% будет мальчик. Тогда от моих слез счастья заплакала даже врач. Наш сын… В будущем мужественный, умный, добрый, отзывчивый, наша опора и надежда», — вспоминает Диляра.
Внимательная мама посещала все необходимые консультации и обследования. Анализы, УЗИ – все были идеальными. Родители советовались с родственниками и знакомыми, выбирали роддом и врача. Семью захватили приятные хлопоты и заботы.
2 августа 2016 года родился кроха весом 2960 г и ростом 51 см. Родители назвали сына Адель, что в переводе с татарского значит «справедливый». Врачи обнаружили, что левая ножка искривлена, однако заверили, что она выпрямится со временем. Но родители все равно беспокоились. Чтобы успокоиться, в шесть месяцев Аделю сделали рентген-снимок ножки. Он показал неправильно сросшийся перелом большеберцовой и не сросшийся перелом малоберцовой кости левой голени.
Врачи обнаружили, что левая ножка искривлена, однако заверили, что она выпрямится со временем. Но родители все равно беспокоились. Чтобы успокоиться, в шесть месяцев Аделю сделали рентген-снимок ножки. Он показал неправильно сросшийся перелом большеберцовой и не сросшийся перелом малоберцовой кости левой голени.
«В голове возникли вопросы: «Когда, как это могло случиться? Ведь Адель всегда был под присмотром». Более того, он никогда не падал».
В одиннадцать месяцев Аделя взяли на операцию в ДРКБ, но сказали, что, если даже ребенок встанет, то из-за кривизны ножки будет страдать позвоночник. Малышу выпрямили большеберцовую кость, поставили металлический стержень и загипсовали ножку. Так мальчик проходил три месяца.
В октябре 2017 года стержень удалили. Но контрольный снимок показал: кость не срослась. Биохимические анализы были идеальными, препятствий для срастания костей не было. Врачи были в замешательстве и решили установить стержень повторно.
Аделю провели уже третью операцию, вновь загипсовали ножку. В конце ноября контрольный снимок опять показал, что кость не срослась. Родителям сказали, что нужно смотреть динамику. Почти каждый месяц в течение полугода они делали рентген-снимки в надежде увидеть сросшийся перелом, но, к сожалению, положительных результатов не было. Чтобы разобраться в ситуации и поставить правильный диагноз, семья поехала в Санкт-Петербург. Аделю поставили новый диагноз: врожденный ложный сустав левой голени и нейрофиброматоз.
В конце ноября контрольный снимок опять показал, что кость не срослась. Родителям сказали, что нужно смотреть динамику. Почти каждый месяц в течение полугода они делали рентген-снимки в надежде увидеть сросшийся перелом, но, к сожалению, положительных результатов не было. Чтобы разобраться в ситуации и поставить правильный диагноз, семья поехала в Санкт-Петербург. Аделю поставили новый диагноз: врожденный ложный сустав левой голени и нейрофиброматоз.
«Вокруг перелома образовалась доброкачественная опухоль, которая мешает кости восстанавливаться. Нужно ее удалить. Но на данный момент нас не берут на операцию, так как наш сын еще не ходит. Гарантий, что кость снова не сломается после операции, не дают, и, скорее всего, останется укорочение больной ножки на всю жизнь. Но в нашей ситуации бездействие только ухудшает состояние кости. Ножка кривая и уже короче на полтора сантиметра», — рассказывает мама.
Родители делают все, чтобы помочь малышу. Осенью получили аппарат на всю ногу, чтобы Адель учился правильно стоять.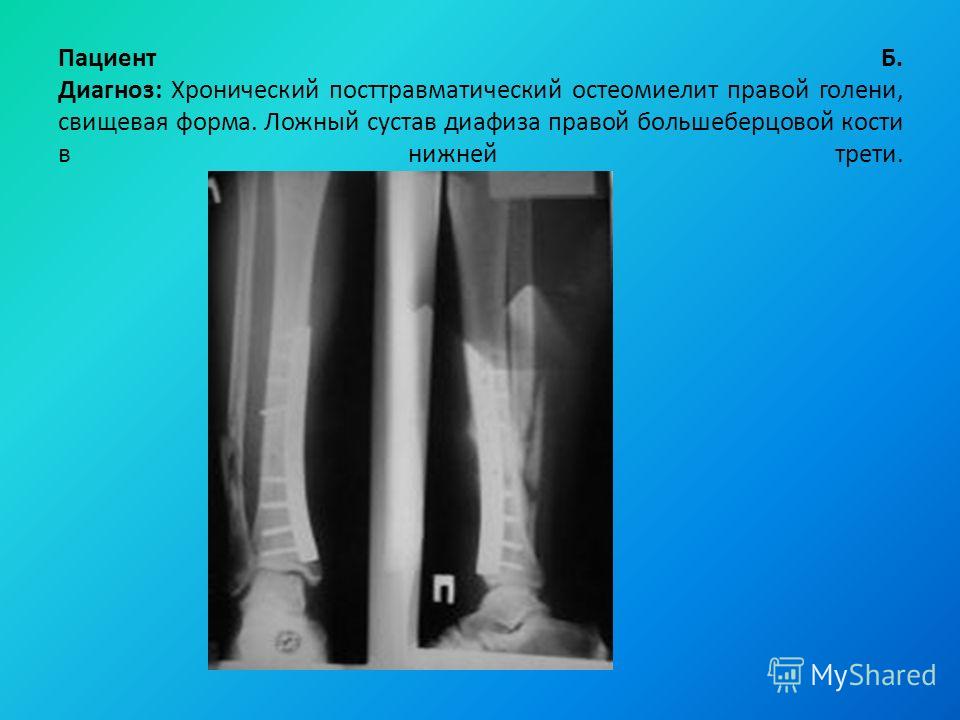 Пока ребенок не понимает, зачем ему надевают странную штуковину на ногу, но мама и папа не отступают и верят, что он начнет ходить. Но, к сожалению, даже это не исправит проблему.
Пока ребенок не понимает, зачем ему надевают странную штуковину на ногу, но мама и папа не отступают и верят, что он начнет ходить. Но, к сожалению, даже это не исправит проблему.
Отчаявшиеся родители обратились к американскому доктору Дрору Пейли. Он накопил огромный опыт по ортопедии и патологиям конечностей. Семья отправила ему снимки. Профессор, прооперировавший более пятидесяти пациентов с таким диагнозом, согласился помочь.
После сбора
Родители малыша приняли решение делать операцию в России. Собранные фондом средства пойдут на оплату первого этапа операции и покупку расходных материалов, необходимых для операции. Благодарим всех, кто помогал Аделю!
КСС. Врожденные ложные суставы. +
Врожденные ложные суставы
Лечение врожденных ложных суставов голени является одной из сложнейших задач в детской ортопедии.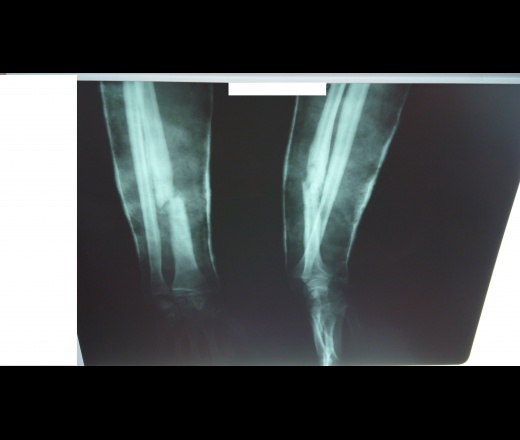 Это заболевание встречается в среднем в 0,5% от числа всех ортопедических заболеваний. Трудности лечения врожденных ложных суставов заключаются в том, что они не поддаются консервативной терапии, а при хирургическом лечении дают в большинстве случаев рецидивы.
Это заболевание встречается в среднем в 0,5% от числа всех ортопедических заболеваний. Трудности лечения врожденных ложных суставов заключаются в том, что они не поддаются консервативной терапии, а при хирургическом лечении дают в большинстве случаев рецидивы.
Большинство авторов считают, что в основе заболевания лежит либо нейрофибромагоз, либо фиброзная дисплазия [Капитанаки И. А., 1966; Волков М. В., Самойлова Л. И., 1973]. Кроме того, отдельные авторы в последние годы выделяют группу ложных суставов неясной этиологии. Исследования [Андрианов В. Л. и др., 1983], основанные на изучении реовазографии, неврологических, рентгенологических и гистологических данных, позволили разделить больных с ложными суставами на 3 группы: ложные суставы на почве фиброзной дисплазии, нейрофиброматоза и миелодисплазии.
Врожденный ложный сустав проявляется в 2 формах: истинного и латентного, или несостоявшегося, ложного сустава. Истинный ложный сустав голени обнаруживается при рождении ребенка в виде значительной угловой деформации, укорочения сегмента, подвижности отломков на месте деформации; латентный ложный сустав проявляется наличием деформации костей голени в нижней трети, склерозом на месте искривления. Причиной возникновения истинного ложного сустава чаще всего служит незначительная травма или хирургическое вмешательство, направленное на устранение искривления большеберцовой кости. У многих больных с врожденными ложными суставами имеется сопутствующее укорочение, иногда достигающее 10—12 см. Кроме того, у ряда больных выявляется недоразвитие малоберцовой кости и голеностопного сустава.
Причиной возникновения истинного ложного сустава чаще всего служит незначительная травма или хирургическое вмешательство, направленное на устранение искривления большеберцовой кости. У многих больных с врожденными ложными суставами имеется сопутствующее укорочение, иногда достигающее 10—12 см. Кроме того, у ряда больных выявляется недоразвитие малоберцовой кости и голеностопного сустава.
Клинико-рентгенологические исследования позволяют выявить тугие и подвижные ложные суставы. При тугих ложных суставах имеются гипертрофированные фрагменты с выраженным склерозом, сами фрагменты выше и ниже склерозированной зоны остеопорозны. При подвижных ложных суставах концы кости истончены, остеопорозны, зона склероза выражена в меньшей степени. Возможны угловые деформации как при той, так и при другой формах на уровне патологической зоны. При разболтанных ложных суставах патологическая подвижность резко выражена, при тугих — определяется в виде легких качательных движений.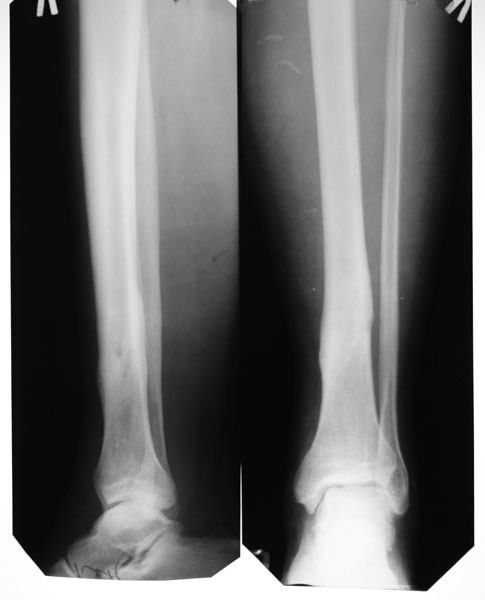
Большинство больных с этими патологическими изменениями подвергаются многократным безуспешным операциям. В ряде случаев лечение заканчивается телесным увечьем или ампутацией голени; опыт прошлых лет убедительно свидетельствует об этом. Сводные данные [Андрианов В. Л., 1983] за период с 1910 по 1982 г. показали, что из 1387 пациентов с ложными суставами было излечено только 690 (49,8%), а у 219 (15,8%) неоднократные безуспешные попытки хирургического лечения закончились ампутацией. При этом применялись самые разнообразные операции: резекции концов костных фрагментов большеберцовой кости и фиксация проволочным швом, ауто- и аллотрансплантация, перемещение кожно-поднадкостничного костного лоскута на питающей ножке со здоровой голени на область ложного сустава. Эти операции не нашли широкого применения из-за их сложности, а также рецидивов заболевания. Попытки применения внутрикостного остеосинтеза с аутопластикой дали более обнадеживающие результаты, однако также были оставлены из-за большого количества рецидивов и из-за недостатков, связанных с повреждением ростковой зоны большеберцовой кости, фиксацией голеностопного сустава. Большее распространение нашел метод с использованием экстрамедуллярной костной пластики [Ткаченко С. С., 1970, и др.].
Большее распространение нашел метод с использованием экстрамедуллярной костной пластики [Ткаченко С. С., 1970, и др.].
Неудовлетворительные результаты лечения послужили причиной поисков новых методов операций, среди которых следует отметить метод М. В. Волкова — замещение костного дефекта тонкими кортикальными трансплантатами, плотно прижатыми друг к другу по типу «вязанки хвороста». В последние годы в связи с развитием микрохирургии для пластики врожденных ложных суставов голени стали применять трансплантаты (малоберцовая кость) на питающей ножке.
В связи с применением чрескостного остеосинтеза получены значительные успехи при лечении этой патологии.
В зависимости от формы ложного сустава, степени укорочения предложены различные методики чрескостного остеосинтеза. Разработан монолокальный и билокальный остеосинтез (Г. А. Илизаров). Монолокальный остеосинтез применяют при тугих формах с гипертрофированными или неистонченными концами фрагментов.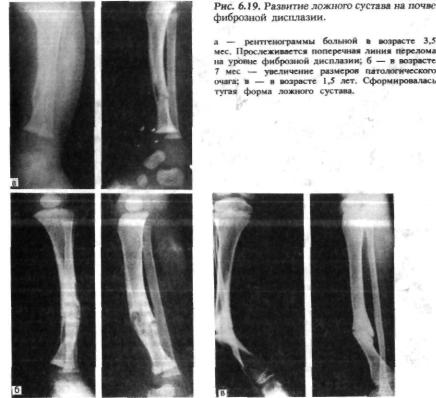 После наложения аппарата осуществляют дистракцию по 0,75—1 мм/сут. В процессе удлинения голени проводят устранение углообразной деформации.
После наложения аппарата осуществляют дистракцию по 0,75—1 мм/сут. В процессе удлинения голени проводят устранение углообразной деформации.
Показанием к билокальному остеосинтезу служат болтающиеся ложные суставы с укорочением более 1,5 см. Низведение проксимального фрагмента осуществляют одной или двумя направляющими спицами или за счет эпифизеолиза, или же его остеотомии. Прочное соединение фрагментов ложного сустава достигают встречно-боковым компрессионным остеосинтезом после захождения отломков друг за друга на 2 — 3 см [Грачева В. И., 1981]. Встречно-боковая компрессия осуществляется с помощью спиц с упорными площадками. В отечественной литературе методика билокального и монолокального остеосинтеза описана многими авторами [Илизаров Г. А., Грачева В. И., 1975; Грачева В. И., 1981; Моргун В. А., 1973; Муругов В. С., Плаксейчук Ю. А., 1979; Меженина Е. П., 1982, и др.]. По этим данным, частота неудач колеблется от 25 до 30% , поэтому авторы предлагают те или иные способы, сочетающие в себе методы чрескостного остеосинтеза с костнопластическими методиками. Некоторые авторы [Андрианов В. Л., 1976] предложили укреплять образовавшийся в процессе дистракции регенерат ауто- и аллотрансплантатами, не снимая аппарата. Регенерат рассекают вдоль и замещают полость кортикальными трансплантатами по типу «вязанки хвороста».
Некоторые авторы [Андрианов В. Л., 1976] предложили укреплять образовавшийся в процессе дистракции регенерат ауто- и аллотрансплантатами, не снимая аппарата. Регенерат рассекают вдоль и замещают полость кортикальными трансплантатами по типу «вязанки хвороста».
Методы чрескостного остеосинтеза хотя и приводят в определенном проценте случаев к хорошим и удовлетворительным результатам, однако процент неудач остается достаточно высоким, лечение затягивается на многие месяцы, в среднем составляя 1,5 — 2 года.
Особенно трудными для лечения являются ложные суставы с истонченными фрагментами, при которых используют билокальный остеосинтез. В этих случаях особенно ярко выражен остеопороз фрагментов и тенденция к сращению вследствие нейротрофического нарушения низкая. При билокальном же остеосинтезе, осуществляемом с помощью эпифизеолиза или остеотомии, в проксимальном отломке возникают нейротрофические расстройства, что ведет к нарастанию остеопороза. Поэтому создаются большие предпосылки к медленному сращению или рецидиву ложного сустава. С целью предупреждения подобных осложнений предложен двухэтапный метод лечения врожденных ложных суставов, сочетающий в себе чрескостный остеосинтез и костно-пластические операции [Андрианов В. Л., Поздеев А. П., 1980].
С целью предупреждения подобных осложнений предложен двухэтапный метод лечения врожденных ложных суставов, сочетающий в себе чрескостный остеосинтез и костно-пластические операции [Андрианов В. Л., Поздеев А. П., 1980].
На 1-м этапе оперативного вмешательства проводят боковой встречный компрессионный остеосинтез с обнажением отломков и иссечением патологической ткани, освежением и адаптацией костных отломков. Фрагменты большеберцовой кости должны соприкасаться между собой по крайней мере на протяжении 3 — 4 см. Боковую компрессию осуществляют в аппарате с помощью спиц с точечными напайками, под которые подводят кортикальные пластинки из аллокости. Величина пластинок зависит от степени остеопороза фрагментов: при остеопорозе 25 — 30% используют пластинку толщиной 0,2 см, диаметром 0,5 см; при возрастании остеопороза пропорционально увеличивают диаметр этой пластинки. Так, при остеопорозе 50% он равен 1 см, а при 75% соответственно 1,5 см. Такая методика лечения позволяет добиться успеха во всех случаях врожденного ложного сустава и в течение 3 — 4 мес.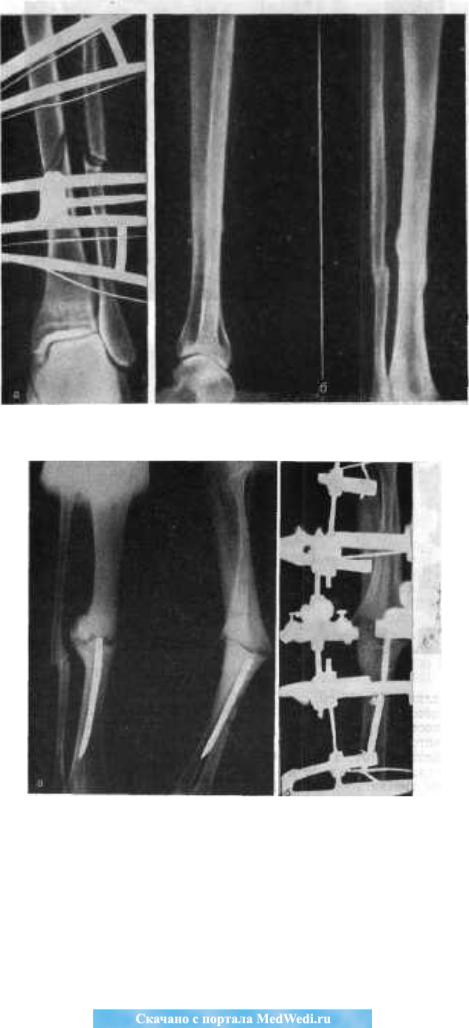 Больных снабжают ортопедическим аппаратом, в котором предусматривают компенсацию укорочения.
Больных снабжают ортопедическим аппаратом, в котором предусматривают компенсацию укорочения.
2-й этап операции заключается в удлинении укороченной голени, которое проводят путем остеотомии большеберцовой кости и использования в качестве стимулятора регенерации деминерализованных трансплантатов. В течение 3 — 4 мес достигают полного устранения укорочения. Такое двухэтапное оперативное вмешательство можно начинать с 1,5 лет, в то время как вмешательства по другим методикам, в том числе и по методу Илизарова, начинают не ранее 4—6 лет. И, наконец, при наличии у больного нестабильности в области голеностопного сустава в 7 —8-летнем возрасте применяют синостоз дистального конца малоберцовой кости. В более старшем возрасте (12—14 лет) возможен открытый трехсуставной артродез голеностопного сустава с помощью компрессионного остеосинтеза.
С.С. Ткаченко
Врожденный псевдоартроз большеберцовой кости
Врожденный псевдоартроз большеберцовой кости (ВПТ) относится к несращению перелома большеберцовой кости, который развивается спонтанно или после незначительной травмы. Псевдоартроз определяется как «ложный сустав» и представляет собой разрыв кости, который не заживает самостоятельно. Псевдоартроз обычно развивается в течение первых двух лет жизни; тем не менее, были зарегистрированы случаи развития CPT до рождения, а также в более позднем возрасте.
Псевдоартроз определяется как «ложный сустав» и представляет собой разрыв кости, который не заживает самостоятельно. Псевдоартроз обычно развивается в течение первых двух лет жизни; тем не менее, были зарегистрированы случаи развития CPT до рождения, а также в более позднем возрасте.
Чтобы получить полный обзор CPT, посетите Dr.Глава недавней книги Пейли об уродстве:
Врожденный псевдоартроз большеберцовой кости — очень редкое заболевание, встречающееся только у 1 из 250 000 родов. Причина CPT в настоящее время неизвестна; однако имеется сильная связь с нейрофиброматозом в 50% случаев и связь с фиброзной дисплазией в 10% случаев. Отчеты показывают, что патологические процессы CPT связаны с надкостницей, которая образует внешний слой костей и имеет решающее значение для возобновления роста после перелома.Пациенты с СРТ имеют толстый слой рубца, окружающий их кости, а не надкостницу. По этой причине, если перелом произошел, он не заживет самопроизвольно. Современная теория механизма CPT заключается в том, что отсутствует кровоснабжение надкостницы, вызванное скоплением нервных клеток, которые разрушают кровеносные сосуды, связанные с надкостницей. Это приводит к низкому содержанию кислорода в надкостнице (известному как гипоксемия). Поскольку надкостница отвечает за рост кости, это приводит к ослаблению кости.
Это приводит к низкому содержанию кислорода в надкостнице (известному как гипоксемия). Поскольку надкостница отвечает за рост кости, это приводит к ослаблению кости.
Пациент с врожденным псевдоартрозом
Системы классификации
Предложены системы классификации CPT на основе начала, подвижности и рентгеновского излучения. Однако возникли трудности с классификацией, поскольку состояние включает в себя различные клинические и патологические состояния, каждая из которых имеет разную историю и прогноз. Например, системы классификации, основанные на внешнем виде большеберцовой кости, могут сбивать с толку, поскольку внешний вид может измениться во время лечения.
Доктор.Пейли вместе с доктором Эль-Росасси разработали систему классификации, предназначенную для определения прогноза и лечения. Система классификации Эль-Росасси-Пэли делит CPT на три типа на основе двух критериев: геометрии концов кости и их подвижности — то есть, являются ли концы кости при псевдоартрозе толстыми и жесткими или тонкими и подвижными.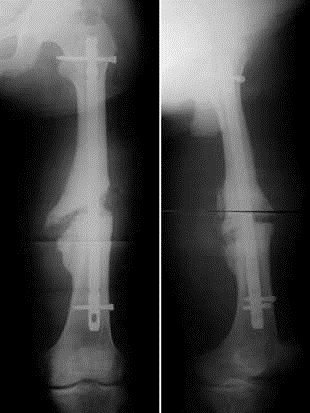 Еще одно важное соображение в классификации Эль-Росасси-Палей — перенесла ли пациент предыдущую безуспешную операцию.
Еще одно важное соображение в классификации Эль-Росасси-Палей — перенесла ли пациент предыдущую безуспешную операцию.
Тип 1
- Атрофические (узкие) концы костей
- Подвижной псевдартроз
- Без операции
Тип 2
- Атрофические (узкие) концы костей
- Подвижной псевдартроз
- Предыдущая операция безуспешно
Тип 3
- Гипертрофические (широкие) концы кости
- Жесткий псевдоартроз
Врожденный псевдоартроз большеберцовой кости остается одним из самых сложных и неправильно понимаемых состояний в ортопедии.Сложность лечения заключается в слабом заживлении места перелома, тенденции к повторному перелому после лечения и сложности стабилизации небольших остеопоротических костных фрагментов у маленьких детей. Даже в тех случаях, когда союз был достигнут, его трудно сохранить. Часто конечным результатом является разочарование ребенка и его семьи, которые перенесли несколько неудачных операций и остались с короткой, деформированной и почти лишенной функций конечностью. По этой причине многие хирурги-ортопеды рекомендуют ампутацию, особенно после третьей неудачной операции.
По этой причине многие хирурги-ортопеды рекомендуют ампутацию, особенно после третьей неудачной операции.
Доктор Пейли работает над улучшением результатов лечения CPT в течение 28 лет. За это время он опубликовал 4 статьи на эту тему. Его последний метод, который остается неизменным с 2007 года, привел к 100% сращиванию и отсутствию повторных трещин. Это беспрецедентная статистика для этого изнурительного состояния. Показатель успешности стал настолько постоянным, что мы больше не считаем эту проблему сложной для лечения в Институте Пейли, что сильно отличается от всех остальных.
См. Недавнюю статью доктора Пэли о Врожденном псевдоартрозе большеберцовой кости .
Посмотрите онлайн-лекцию доктора Пэли о CPT — Врожденный псевдартроз большеберцовой кости
Врожденный псевдоартроз большеберцовой кости: лечение и осложнения
Хирургическое лечение не всегда эффективно, и даже когда кажется, что кости заживают, могут возникнуть новые переломы. 8 , 15 , 26 , 30 Стремление к прочному заживлению костей может даже ухудшить подвижность и суставную функцию. 7 , 8 , 10 , 34 Когда суставная функция нарушена и когда механическая ось отклонена, пациентам с СРТ следует предложить ампутацию. 2 , 1 — 15 Даже если это решение позволяет быстро восстановить функции с помощью протеза, семья часто отказывается от него. 14 , 15 , 23
8 , 15 , 26 , 30 Стремление к прочному заживлению костей может даже ухудшить подвижность и суставную функцию. 7 , 8 , 10 , 34 Когда суставная функция нарушена и когда механическая ось отклонена, пациентам с СРТ следует предложить ампутацию. 2 , 1 — 15 Даже если это решение позволяет быстро восстановить функции с помощью протеза, семья часто отказывается от него. 14 , 15 , 23
В зависимости от типа лечения, возраста пациента и тяжести СРТ процент сращения костей колеблется от 31% до 100%. 6 , 8 , 13 — 15 , 23 , 26 , 27 , 30 — 32 , 35 , 40 — 44 Было обнаружено, что скорость заживления CPT выше при удалении патологической надкостницы и фиброматозной ткани. 14 , 15 , 23 , 45
14 , 15 , 23 , 45
Более того, эстетические и функциональные результаты очень изменчивы. 7 , 9 , 34 Результаты лечения следует оценивать по достижении зрелости скелета, после завершения роста 6 , 24 и прогрессирования деформации. 7 , 34
Хирургические варианты — это васкуляризация малоберцовой кости отдельно или в сочетании с внешней фиксацией или интрамедуллярным штифтом и ампутацией в неудачных случаях. 26 , 30 Администрация БМП все еще находится под следствием, и предварительные результаты обнадеживают. 31 , 32 Эффективность этих методов еще предстоит доказать. 9 , 26
Васкуляризованный трансплантат малоберцовой кости
Васкуляризованный трансплантат малоберцовой кости, ипсилатеральный 43 или преимущественно контралатеральный, 23 , 40 , 46 , 47 успешен, поскольку он позволяет начальную консолидацию большеберцовой кости . Однако сообщалось о многих потенциальных осложнениях. Иногда для получения сращения кости требуется вторичная костная пластика. 23 , 30 Симонис и др. . Рекомендуется использовать этот метод при несоответствии длины конечностей более 5 см и патологической длине ткани более 3 см. 47 Новые переломы не редкость, и они могут наблюдаться на конечности в месте трансплантата, 23 , 40 или в самом костном трансплантате. 48 Другие осложнения включают смещение (передний изгиб и вальгусная деформация), так как при этих прогрессирующих угловых деформациях не происходит ремоделирования. 23 , 30 , 49 , 50 Также сообщалось о вальгусной деформации на донорском участке. 48 , 50 , 51 Для предотвращения этого осложнения некоторые авторы рекомендуют дистальный тибиофибулярный метафизарный синостоз (процедура Лангеншельда). 23 , 50 Однако эта процедура может только отсрочить, но не предотвратить, развитие вальгуса голеностопного сустава.
Однако сообщалось о многих потенциальных осложнениях. Иногда для получения сращения кости требуется вторичная костная пластика. 23 , 30 Симонис и др. . Рекомендуется использовать этот метод при несоответствии длины конечностей более 5 см и патологической длине ткани более 3 см. 47 Новые переломы не редкость, и они могут наблюдаться на конечности в месте трансплантата, 23 , 40 или в самом костном трансплантате. 48 Другие осложнения включают смещение (передний изгиб и вальгусная деформация), так как при этих прогрессирующих угловых деформациях не происходит ремоделирования. 23 , 30 , 49 , 50 Также сообщалось о вальгусной деформации на донорском участке. 48 , 50 , 51 Для предотвращения этого осложнения некоторые авторы рекомендуют дистальный тибиофибулярный метафизарный синостоз (процедура Лангеншельда). 23 , 50 Однако эта процедура может только отсрочить, но не предотвратить, развитие вальгуса голеностопного сустава. 50
50
В технике Чарнли-Вильямса интрамедуллярный стержень в большеберцовой кости вводили вместе с васкуляризированным малоберцовым трансплантатом в соответствии с техникой, описанной О’Брайеном. 52 Первоначальная консолидация произошла во всех случаях, трещин зафиксировано не было. 53 Целью этого оригинального метода является получение сращения кости путем смешивания благоприятной биологической среды с васкуляризированным костным трансплантатом, 19 , 20 и интрамедуллярный стержень отвечает за стабильность. Интрамедуллярный стержень обеспечивает хорошее выравнивание большеберцовой кости и предотвращает повторный перелом. Гипертрофия 23 , 47 , 49 и жизнеспособность 19 , 20 костного трансплантата способствуют сращению костей.
Эта ассоциация, кажется, гарантирует долгосрочную консолидацию и правильное выравнивание большеберцовой кости. Это также может предотвратить повторный перелом при тяжелой СРТ, поскольку сочетает в себе механическую прочность стержня и биологическое качество трансплантата. 53 Minami et al ., 48 Kanaya et al ., 49 и Toh et al . 28 не разделяют эту точку зрения, полагая, что стержень может изменить биологию костного трансплантата. Тем не менее, это утверждение еще предстоит доказать.Методика, описанная Moukoko et al . это не спасательная процедура. Его следует рассматривать как терапию выбора для начального хирургического лечения СРТ, поскольку для успеха методики требуется лучшая биологическая среда. 53
53 Minami et al ., 48 Kanaya et al ., 49 и Toh et al . 28 не разделяют эту точку зрения, полагая, что стержень может изменить биологию костного трансплантата. Тем не менее, это утверждение еще предстоит доказать.Методика, описанная Moukoko et al . это не спасательная процедура. Его следует рассматривать как терапию выбора для начального хирургического лечения СРТ, поскольку для успеха методики требуется лучшая биологическая среда. 53
Высокая вероятность успешного первичного и вторичного сращения — явное преимущество васкуляризированного малоберцового трансплантата.
Ограничениями этого метода являются стоимость, техническая сложность, плохая защита от повторного перелома, невозможность исправить несоответствие длины конечностей, а также деформации голеностопного сустава и голеностопного сустава одновременно во время первичной операции.
Вальгусная деформация голеностопного сустава на донорской стороне, повторный перелом самого трансплантата, рецидивирующее несращение на одном конце участка трансплантата и остаточное несоответствие длины конечностей не являются необычными после васкуляризированной трансплантации малоберцовой кости. 54 — 69 Если процедура сочетается с интрамедуллярным штифтом, это значительно снижает частоту повторных переломов. 37 , 48 , 50 , 51 , 54 , 60 , 63 , 69 , 70
54 — 69 Если процедура сочетается с интрамедуллярным штифтом, это значительно снижает частоту повторных переломов. 37 , 48 , 50 , 51 , 54 , 60 , 63 , 69 , 70
Предпочтение авторов
Мы оставляем за собой эту процедуру на случай отказа после лечения другие способы.Ипсилатеральная малоберцовая кость используется для васкуляризованного трансплантата, если малоберцовая кость в норме. Если присутствует псевдоартроз малоберцовой кости, можно использовать здоровый сегмент над псевдоартрозом. Мы предпочитаем дистальное слияние большеберцовой кости и малоберцовой кости, если для операции используется ипсилатеральная малоберцовая кость.
Наружная фиксация
Круговая внешняя фиксация в качестве метода лечения по выбору из СРТ позволяет выполнить полную резекцию патологической ткани, обеспечивает стабильность независимо от количества резецированной ткани и позволяет удлинить член, исправить аксиальные деформации и обеспечить полную поддержку сразу после вмешательство. 9 , 26 — 28 , 42 , 54 , 55 , 70
9 , 26 — 28 , 42 , 54 , 55 , 70
Fabry и Plawecki сообщили о первоначальном сращении кости у всех пациентов, получавших внешнюю фиксацию после одного или нескольких хирургических вмешательств. процессуальный сбой. 54 , 70 Палей и др. . (1992) сообщили о первоначальном сращении у 15 из 16 детей после одного лечения и сращении после одного дополнительного лечения у 1 ребенка. 42 Средний возраст на момент лечения составлял 8 лет.Боэро и др. . (1977) сообщили о менее восторженных результатах, поскольку круговая внешняя фиксация оказалась неэффективной у 8 из 21 пациента с СРТ на фоне нейрофиброматоза 1 типа. 27 Возраст на момент операции мог повлиять на результаты сращения кости. Консолидация была получена у 12 из 14 пациентов, прооперированных в 5-летнем возрасте, и только у 1 из 7 пациентов, пролеченных до 4-летнего возраста. В отчете Европейского педиатрического ортопедического общества (EPOS) общий показатель консолидации составил 75.5% при среднем возрасте 7,5 лет. 9 Эти данные близки к данным Ohnishi et al ., Так как консолидация была получена у 86% пациентов со средним возрастом 4,5 года на момент операции. 26
В отчете Европейского педиатрического ортопедического общества (EPOS) общий показатель консолидации составил 75.5% при среднем возрасте 7,5 лет. 9 Эти данные близки к данным Ohnishi et al ., Так как консолидация была получена у 86% пациентов со средним возрастом 4,5 года на момент операции. 26
Чо и др. . сообщил о коэффициенте кумулятивной выживаемости без повторных переломов, равном 47% через 5 лет и после этого не изменился. Риск повторного перелома был значительно выше с более молодым возрастом на момент операции (менее 4 лет), низкой площадью поперечного сечения зажившего сегмента, рецидивом опухоли в сочетании со стойким псевдоартрозом малоберцовой кости, остаточной вальгусной мышцей голеностопного сустава, удалением интрамедуллярный стержень и несоблюдение фиксации. 56
Фиксация может корректировать деформации голени и голеностопного сустава, а также несоответствие длины конечностей одновременно и имеет высокий уровень первичного сращения у детей старше 6 лет.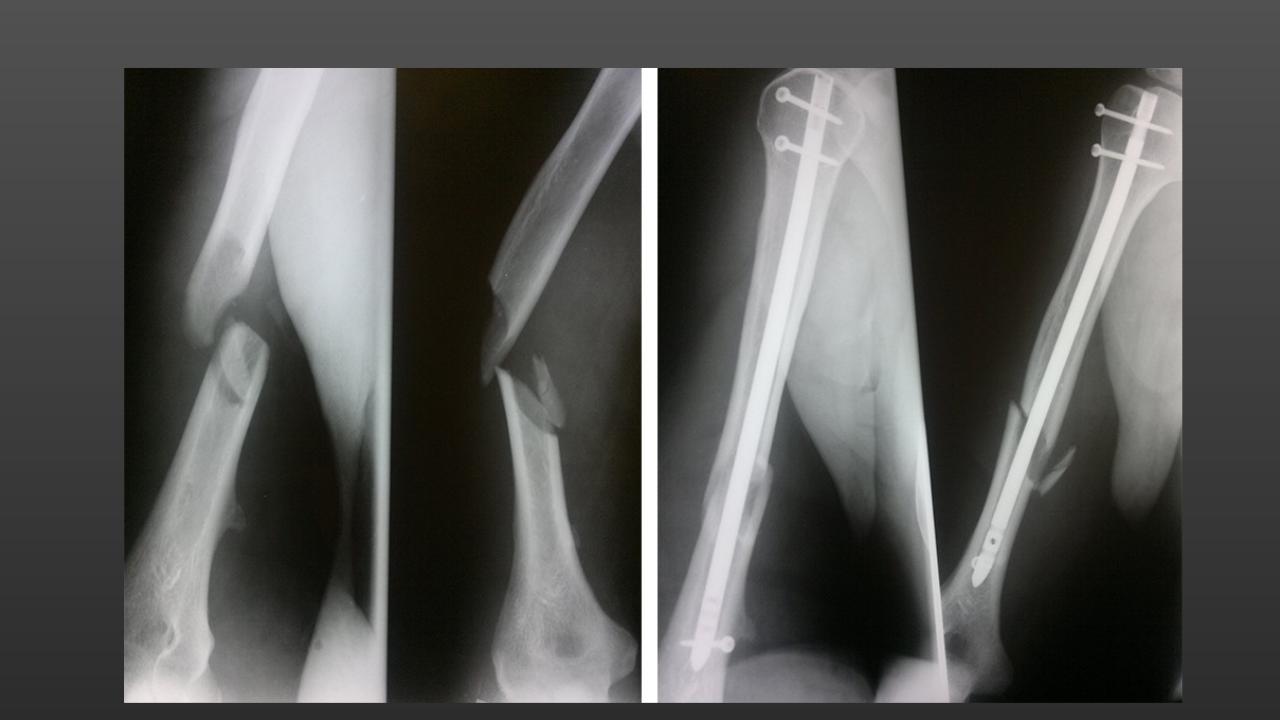 Однако внешний фиксатор может быть неудобным для маленьких детей и не предотвращает вальгусную деформацию голеностопного сустава. Более того, после использования внешнего фиксатора наблюдается высокая частота повторных переломов, а также наблюдается инволюция костной ткани регенерата после использования кругового внешнего фиксатора. Процедура круговой внешней фиксации занимает много времени, сложна и сопряжена с высоким риском инфицирования.Если ребенок был защищен внутренней шиной (интрамедуллярным гвоздем) и фиксацией до зрелости скелета, частота повторных переломов может значительно снизиться. 6 , 10 , 26 , 36 , 52 , 55
Однако внешний фиксатор может быть неудобным для маленьких детей и не предотвращает вальгусную деформацию голеностопного сустава. Более того, после использования внешнего фиксатора наблюдается высокая частота повторных переломов, а также наблюдается инволюция костной ткани регенерата после использования кругового внешнего фиксатора. Процедура круговой внешней фиксации занимает много времени, сложна и сопряжена с высоким риском инфицирования.Если ребенок был защищен внутренней шиной (интрамедуллярным гвоздем) и фиксацией до зрелости скелета, частота повторных переломов может значительно снизиться. 6 , 10 , 26 , 36 , 52 , 55
Предпочтение авторов
Мы используем внешний фиксатор в качестве основного лечения у детей старше 8 лет со значительным несоответствием длины конечностей и сопутствующие деформации голени. Мы наблюдаем, что значительное несоответствие длины конечностей и деформации ног чаще встречаются у детей, обратившихся после 8 летнего возраста.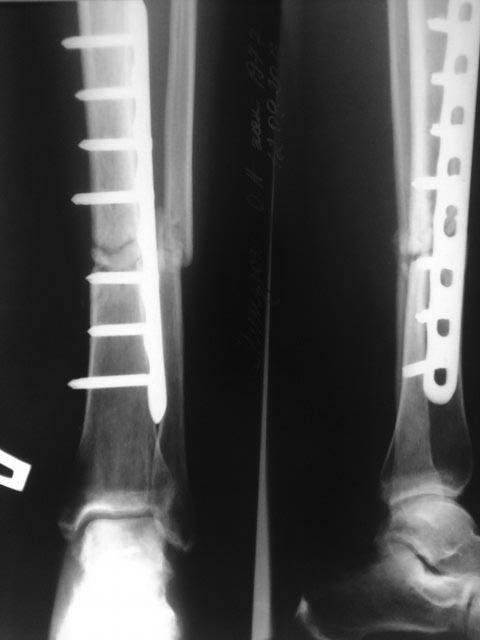 Несоответствие длины конечностей, деформации голени мы предпочитаем корректировать с одновременным сращением участка псевдоартроза. Наружная фиксация обеспечивает лучшую осевую, угловую и вращательную стабильность участка псевдоартроза, что необходимо для первичного сращения. Мы предпочитаем добавлять интрамедуллярные гвозди в первую очередь с внешней фиксацией, так как это помогает перестроить большеберцовые сегменты и минимизировать силу сдвига в месте псевдоартроза во время заживления. Мы также предпочитаем оставлять интрамедуллярный гвоздь после первичного заживления, чтобы предотвратить повторный перелом.После круговой внешней фиксации мы допускаем раннюю нагрузку. Дети могут вернуться в школу и к общественной деятельности вскоре после операции.
Несоответствие длины конечностей, деформации голени мы предпочитаем корректировать с одновременным сращением участка псевдоартроза. Наружная фиксация обеспечивает лучшую осевую, угловую и вращательную стабильность участка псевдоартроза, что необходимо для первичного сращения. Мы предпочитаем добавлять интрамедуллярные гвозди в первую очередь с внешней фиксацией, так как это помогает перестроить большеберцовые сегменты и минимизировать силу сдвига в месте псевдоартроза во время заживления. Мы также предпочитаем оставлять интрамедуллярный гвоздь после первичного заживления, чтобы предотвратить повторный перелом.После круговой внешней фиксации мы допускаем раннюю нагрузку. Дети могут вернуться в школу и к общественной деятельности вскоре после операции.
Интрамедуллярный стержень
Использование интрамедуллярного стержня для лечения CPT было предложено Charnley в 1956 году; 17 Коулман и Умбер и др. . популяризировал эту процедуру в последующие годы. 13 , 18 Телескопический интрамедуллярный стержень с фиксацией малоберцовой кости или без нее и классический стержень с фиксацией малоберцовой кости — это варианты исходной процедуры, которые связаны с хорошими результатами, недавние исследования показывают, что частота сращений составляет 80% и более. 8 , 24 , 29 , 30
8 , 24 , 29 , 30
Интрамедуллярный стержень обеспечивает стабильность и не нарушает дистальный эпифиз большеберцовой кости. Рост большеберцовой кости зависит от того, находится ли дистальный конец стержня проксимальнее голеностопного сустава, и в большинстве случаев восстанавливается движение голеностопного сустава. 34 , 35 , 44 Интрамедуллярный стержень предотвращает повторный перелом; поэтому не рекомендуется снимать шток после соединения 8 , 13 , 14 , 17 , 30 [].
Пред (а, б) и послеоперационные (в, г) переднезадние и боковые рентгеновские снимки пациента с СРТ, пролеченного интрамедуллярным стержнем. Интрамедуллярный стержень обеспечивает стабильность и не нарушает дистальный эпифиз большеберцовой кости
Исследование EPOS 9 показало низкий уровень сращения (35%) по сравнению с Kim et al . и Доббс и др.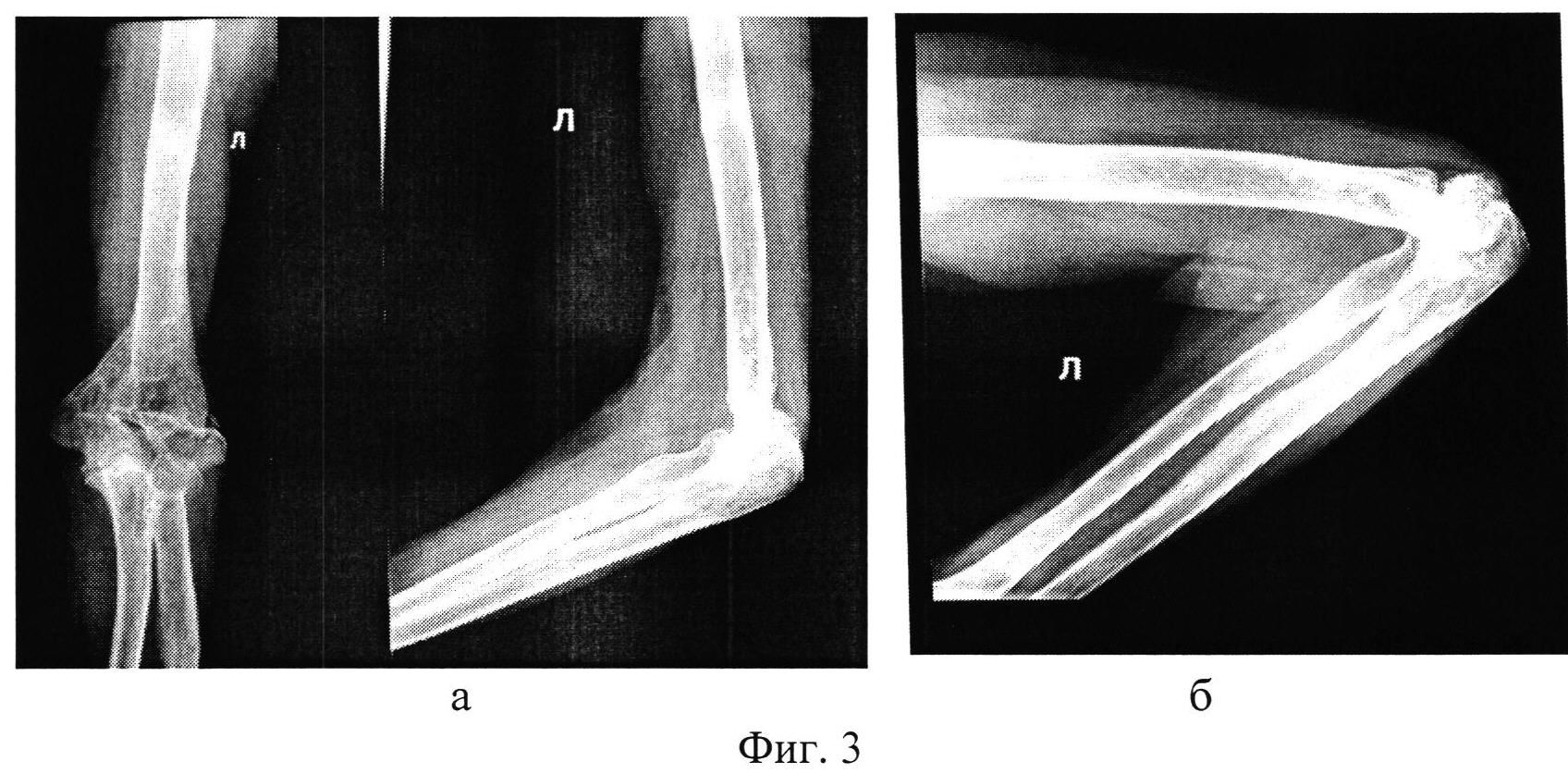 ., 29 , 30 , которые сообщили, что процент профсоюзов составляет 80%.
., 29 , 30 , которые сообщили, что процент профсоюзов составляет 80%.
Интрамедуллярный гвоздь — простой, дешевый и воспроизводимый метод.Он эффективен у детей младшего возраста с незначительной заболеваемостью донорской области. Интрамедуллярный гвоздь также может использоваться с васкуляризованным трансплантатом малоберцовой кости, аутологичным костным трансплантатом, BMP, бисфосфонатами.
Основные ограничения использования интрамедуллярного стержня включают риск жесткости голеностопного сустава вследствие долговременной трансфиксации тибиоталарного и подтаранного суставов, иммобилизации после интрамедуллярного стержня и повторного перелома после удаления стержня. Более того, это не всегда предотвращает вальгусную лодыжку [].Чтобы не допустить всего этого, удочку нужно хранить до зрелости скелета. После достижения первичного сращения стержень не должен касаться голеностопных и подтаранных суставов. 8 , 13 , 14 , 17 , 30
Клинические фотографии, показывающие потенциальные осложнения СРТ: вальгусная голеностопная мышца (а) и вальгусная деформация диафиза большеберцовой кости (б)
Предпочтение авторов
Мы используем этот метод для первичного лечения детей младшего возраста, так как он снижает частоту повторных переломов. Мы предпочитаем кортикальный костный трансплантат для первичного лечения, так как он обеспечивает большую устойчивость к резорбции остеокластов. Заболевание после взятия кортикального трансплантата из контралатеральной большеберцовой кости незначительно. Перед забором трансплантата из противоположной большеберцовой кости необходимо проверить клиническое и рентгенологическое состояние контралатеральной большеберцовой кости. Этот прием противопоказан в двусторонних случаях. Более того, при необходимости его прием можно повторить, если не удается получить первичное сращение. Мы сохраняем интрамедуллярный стержень, поддерживающий большеберцовую кость во всю длину, до зрелости скелета, чтобы предотвратить повторный перелом и деформацию ноги.
Мы предпочитаем кортикальный костный трансплантат для первичного лечения, так как он обеспечивает большую устойчивость к резорбции остеокластов. Заболевание после взятия кортикального трансплантата из контралатеральной большеберцовой кости незначительно. Перед забором трансплантата из противоположной большеберцовой кости необходимо проверить клиническое и рентгенологическое состояние контралатеральной большеберцовой кости. Этот прием противопоказан в двусторонних случаях. Более того, при необходимости его прием можно повторить, если не удается получить первичное сращение. Мы сохраняем интрамедуллярный стержень, поддерживающий большеберцовую кость во всю длину, до зрелости скелета, чтобы предотвратить повторный перелом и деформацию ноги.
Другие варианты лечения
Дисфункция остеокластов и аномальная пролиферация веретенообразных клеток могут быть патогенезом СРТ с недостаточной остеогенной способностью. 57 — 59 Фиброзные клетки гамартомы поддерживают некоторые фенотипы мезенхимальных клеток, но не подвергаются остеобластной дифференцировке в ответ на BMP. Они более остеокластогены, чем периостальные клетки большеберцовой кости. 38 , 39 Бирке и др. .недавно комбинировали использование BMP с бисфосфонатами (памидронатом или золедроновой кислотой) в качестве дополнения к хирургическому вмешательству в восьми случаях. Авторы предположили, что баланс катаболического ответа бисфосфонатов с анаболическим действием BMP может улучшить скорость заживления. Первичное заживление произошло в шести из восьми случаев. Авторы пришли к выводу, что ключевые факторы для достижения сращения при CPT включают адекватную резекцию диспластической ткани, стабильную фиксацию и создание наилучшей биологической среды для заживления кости.Только длительное наблюдение и изучение других случаев могут подтвердить или опровергнуть достоверность полученных результатов. 60 Использован надкостничный трансплантат для облегчения сращения. CPT — это не только механическая проблема, но и биологическая. Многие патологические исследования подтверждают, что надкостница играет ключевую роль в патогенезе СРТ, сочетая как механические, так и биологические аспекты заболевания, включая полное удаление пораженной надкостницы и использование комбинированной костной трансплантации и трансплантации надкостницы.
Они более остеокластогены, чем периостальные клетки большеберцовой кости. 38 , 39 Бирке и др. .недавно комбинировали использование BMP с бисфосфонатами (памидронатом или золедроновой кислотой) в качестве дополнения к хирургическому вмешательству в восьми случаях. Авторы предположили, что баланс катаболического ответа бисфосфонатов с анаболическим действием BMP может улучшить скорость заживления. Первичное заживление произошло в шести из восьми случаев. Авторы пришли к выводу, что ключевые факторы для достижения сращения при CPT включают адекватную резекцию диспластической ткани, стабильную фиксацию и создание наилучшей биологической среды для заживления кости.Только длительное наблюдение и изучение других случаев могут подтвердить или опровергнуть достоверность полученных результатов. 60 Использован надкостничный трансплантат для облегчения сращения. CPT — это не только механическая проблема, но и биологическая. Многие патологические исследования подтверждают, что надкостница играет ключевую роль в патогенезе СРТ, сочетая как механические, так и биологические аспекты заболевания, включая полное удаление пораженной надкостницы и использование комбинированной костной трансплантации и трансплантации надкостницы. 45
45
Эффективность новых биологических методов лечения (BMP, стволовые клетки, богатая тромбоцитами плазма (PRP), периостальные трансплантаты, метод индуцированных мембран) еще предстоит продемонстрировать, поскольку до сих пор все исследования проводились с комбинацией традиционных хирургических вмешательств. и небольшое ретроспективное исследование. 61 , 62
Возраст на момент операции
Результаты многоцентрового исследования, проведенного EPOS в 2000 году, указывают на четкую корреляцию между возрастом на момент операции и окончательным результатом, при этом лучшие результаты достигаются у детей старшего возраста. 7 В отчете EPOS рекомендуется, чтобы хирургическое вмешательство по поводу CPT было отложено до достижения возраста 5 лет и не должно выполняться пациентам в возрасте до 3 лет.
Однако в более позднем отчете Джозеф и др. . достигнута консолидация у 92% детей до 3 лет и у 72% детей после 3 лет интрамедуллярным (IM) штифтом с кортикальной костной пластикой. 41 Недавно Pannier et al . и Gouron и др. .сообщили о сращении у пациентов в возрасте 14 месяцев, причем во всех случаях, стабилизированных стержнем, пересекающим лодыжку. 63 , 64
41 Недавно Pannier et al . и Gouron и др. .сообщили о сращении у пациентов в возрасте 14 месяцев, причем во всех случаях, стабилизированных стержнем, пересекающим лодыжку. 63 , 64
Предпочтение авторов
Авторы предположили, что тип лечения зависит от возраста обращения. Лечение варьируется, если пациенту меньше 2 лет, от 2 до 8 или старше 8 лет []. Нарушения роста и укорочение были бы минимальными, если бы мы могли достичь единения в более раннем возрасте. Мы ждем до 2 лет хирургического вмешательства, потому что маленький размер ребенка может затруднить извлечение трансплантата, а также будет плохая фиксация участка псевдоартроза.Мы рассматриваем хирургическое вмешательство СРТ после 2-х летнего возраста.
Блок-схема, показывающая варианты лечения в зависимости от возраста на момент операции: менее 2 лет, от 2 до 8 лет и старше 8 лет
Роль малоберцовой кости
Псевдоартроз или гипоплазия малоберцовой кости у двух третей связаны с CPT случаев. 65 Тем не менее, потребность в малоберцовой хирургии остается спорным. По данным Джонстона, резекция псевдоартроза малоберцовой кости необходима для достижения оптимального выравнивания и сращения конечностей. 8 Если малоберцовая кость не повреждена, необходимо выполнить остеотомию малоберцовой кости. Доббс и др. . сообщили о более высокой частоте сращения у пациентов, у которых был удален псевдоартроз малоберцовой кости, по сравнению с пациентами, у которых псевдоартроз малоберцовой кости не был удален. 30 Чой и др. . классифицировали малоберцовую кость на два типа: Тип A (легкая-A1, умеренная-A2) включает малоберцовую кость нормальной целостности при наличии установленной CPT атрофического типа, тогда как тип B (легкая-B1, умеренная-B2, тяжелая-B3) имеет СРТ атрофического типа с сопутствующим псевдоартрозом малоберцовой кости.Они рекомендовали стабилизацию голеностопного сустава с сквозным остеосинтезом малоберцовой кости для легких (тип B1), «остеосинтез 4-в-1» для умеренных (тип B2) и дистальное слияние большеберцовой кости при тяжелом (тип B3) псевдоартрозе малоберцовой кости в сочетании.
65 Тем не менее, потребность в малоберцовой хирургии остается спорным. По данным Джонстона, резекция псевдоартроза малоберцовой кости необходима для достижения оптимального выравнивания и сращения конечностей. 8 Если малоберцовая кость не повреждена, необходимо выполнить остеотомию малоберцовой кости. Доббс и др. . сообщили о более высокой частоте сращения у пациентов, у которых был удален псевдоартроз малоберцовой кости, по сравнению с пациентами, у которых псевдоартроз малоберцовой кости не был удален. 30 Чой и др. . классифицировали малоберцовую кость на два типа: Тип A (легкая-A1, умеренная-A2) включает малоберцовую кость нормальной целостности при наличии установленной CPT атрофического типа, тогда как тип B (легкая-B1, умеренная-B2, тяжелая-B3) имеет СРТ атрофического типа с сопутствующим псевдоартрозом малоберцовой кости.Они рекомендовали стабилизацию голеностопного сустава с сквозным остеосинтезом малоберцовой кости для легких (тип B1), «остеосинтез 4-в-1» для умеренных (тип B2) и дистальное слияние большеберцовой кости при тяжелом (тип B3) псевдоартрозе малоберцовой кости в сочетании. с СЛТ атрофического типа. 66
с СЛТ атрофического типа. 66
В «остеосинтезе 4-в-1» все 4 проксимальных и дистальных сегмента большеберцовой и малоберцовой костей помещаются в одну заживляющую массу. Это также показано, когда сквозной остеосинтез малоберцовой кости не удается при псевдоартрозе малоберцовой кости типа B1 или остеотомии малоберцовой кости, а укорочение необходимо для малоберцовой кости типа A2.Несомненными преимуществами этой процедуры являются: (а) она максимизирует площадь поперечного сечения заживления на уровне псевдоартроза, (б) способствует заживлению кости на большой площади, (в) обеспечивает стабилизацию голеностопного сустава и предотвращает проксимальную миграцию дистального отдела сустава. сегмент малоберцовой кости, и (г) сохраняет подвижность голеностопного сустава.
Предпочтение авторов
Авторы предложили роль малоберцовой кости в управлении СРТ [].
Блок-схема, показывающая хирургические варианты при работе с нормальной и аномальной малоберцовой костью (псевдоартроз или гипоплазия малоберцовой кости связаны с CPT в двух третях случаев)
Ампутация
При устойчивом псевдоартрозе, когда другие обширные хирургические процедуры не помогли достигнута функциональная конечность либо из-за стойкого несращения, либо из-за дисфункциональной угловой деформации, укорочения, атрофии и жесткости, ампутация полностью уместна. 15 В ожидании операции выравнивание большеберцовой кости необходимо поддерживать с помощью ортеза. Это важно для детей, поскольку позволяет им ходить, бегать и общаться.
15 В ожидании операции выравнивание большеберцовой кости необходимо поддерживать с помощью ортеза. Это важно для детей, поскольку позволяет им ходить, бегать и общаться.
Предпочтение авторов
Мы оставляем за собой ампутацию после неудачи двух или более первичных хирургических процедур, грубых деформаций ноги и голеностопного сустава, серьезного несоответствия длины конечности, рецидивирующего повторного перелома, нефункциональной конечности после неудачных процедур реконструкции.
Ультразвук
Okada et al .сообщили о случае СРТ большеберцовой кости (тип IV по Бойду), успешно лечившемуся низкоинтенсивной импульсной ультразвуковой стимуляцией (LIPUS) в течение 20 мин / день. Лечение продолжалось в течение 1 года до достижения твердого сращения на рентгенограммах и последующего достижения полной нагрузки. 67 Основные механизмы действия LIPUS остаются неясными. Однако в экспериментальных исследованиях, проведенных на крысах, применение LIPUS облегчает сращение и увеличивает механическую прочность кости.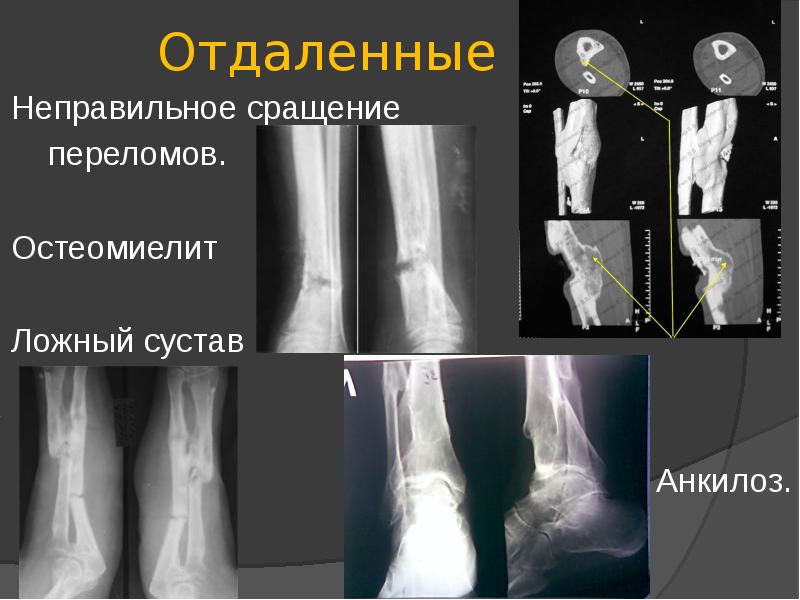 68 , 69
68 , 69
Лечение осложнений
Эти пациенты нуждаются в тщательном наблюдении, а остаточные осложнения необходимо лечить, чтобы избежать смещения.Даже пациенты с костным сращением могут иметь нарушение функции вследствие остаточных деформаций. 41 , 71 , 72
Повторный перелом
Частота повторного перелома после первичного сращения колеблется от 14% до 60%. 10 , 59 Анатомическое выравнивание большеберцовой и малоберцовой костей сводит к минимуму риск повторного перелома. Интрамедуллярный стержень и наружная фиксация должны использоваться как эффективная защита от повторных переломов. Несмотря на очевидное прочное клиническое и рентгенологическое соединение, повторный перелом может произойти.После корригирующей остеотомии проксимального или дистального отдела большеберцовой кости высока вероятность вторичного несращения.
Смещение большеберцовой кости
Диафизарное смещение большеберцовой кости (прокурватная или вальгусная деформация) прогрессирует и не ремоделируется. Удержание стержня после предыдущего псевдоартроза должно иметь биомеханические преимущества. Деформации проксимального отдела большеберцовой кости можно исправить с помощью остеотомии, если морфология большеберцовой кости нормальная, с помощью внешнего фиксатора. Коррекция деформации с помощью остеотомии противопоказана из-за диспластической морфологии большеберцовой кости, так как может привести к свежему псевдоартрозу.
Удержание стержня после предыдущего псевдоартроза должно иметь биомеханические преимущества. Деформации проксимального отдела большеберцовой кости можно исправить с помощью остеотомии, если морфология большеберцовой кости нормальная, с помощью внешнего фиксатора. Коррекция деформации с помощью остеотомии противопоказана из-за диспластической морфологии большеберцовой кости, так как может привести к свежему псевдоартрозу.
Несоответствие длины конечностей
Несоответствие остаточной длины конечностей после успешного сращения является серьезной проблемой. Аномалии роста голени, малоберцовой кости и ипсилатеральной бедренной кости также отмечаются при СРТ, которые включают наклон проксимального отдела большеберцовой кости, задний изгиб проксимальной трети диафиза большеберцовой кости, проксимальную миграцию латеральной лодыжки. 41 Пораженная большеберцовая кость с самого начала немного короче нормальной стороны. Прогрессирующее укорочение ноги происходит до тех пор, пока псевдоартроз не соединяется, а также связано с повторными неудачными операциями.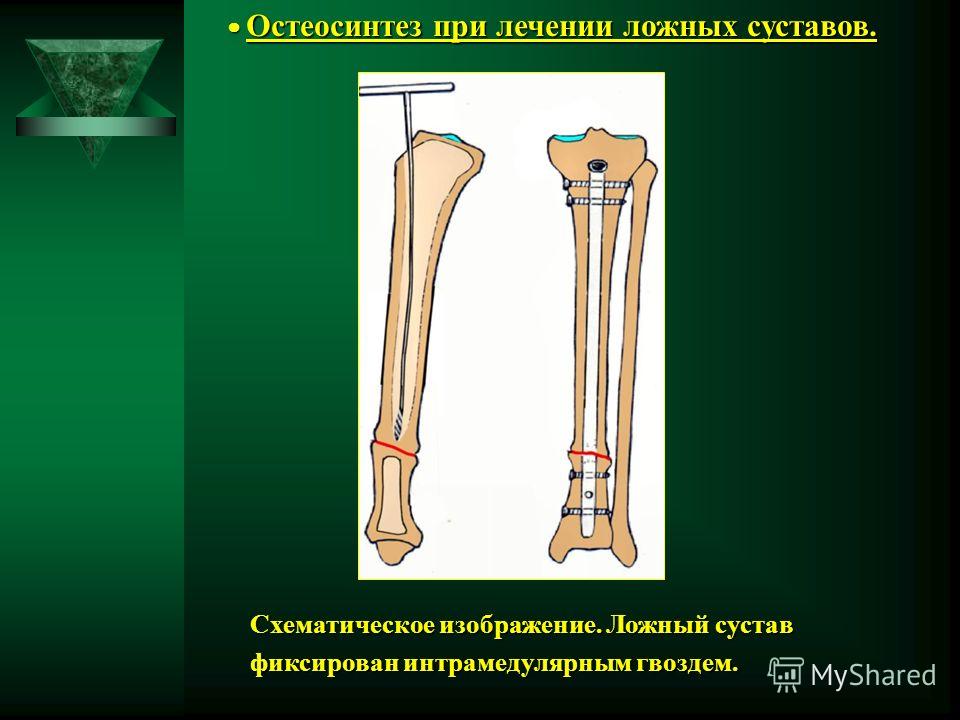 Контралатеральный эпифизеодез бедренной и / или большеберцовой кости может быть выполнен при ожидаемом несоответствии длины конечностей менее 5 см при зрелости скелета. Удлинение проксимального отдела большеберцовой кости может быть выполнено у детей с ожидаемым несоответствием длины конечностей более 5 см при зрелости скелета. Удлинение проксимального отдела большеберцовой кости за счет дистракционного остеогенеза может выполняться на метафизарном, физическом или субфизарном уровнях. Качественный регенерат без каких-либо осложнений возможен при однократном удлинении проксимального метафиза у детей с нормальной морфологией проксимального отдела большеберцовой кости.Поскольку повторное удлинение и проксимальная дисплазия большеберцовой кости были определены как значимые факторы риска плохого заживления костей, хондродиатаза или субфизарного удлинения большеберцовой кости или ипсилатерального удлинения бедренной кости, может быть лучше показано, когда имеется очевидная проксимальная дисплазия большеберцовой кости или удлинение в анамнезе.
Контралатеральный эпифизеодез бедренной и / или большеберцовой кости может быть выполнен при ожидаемом несоответствии длины конечностей менее 5 см при зрелости скелета. Удлинение проксимального отдела большеберцовой кости может быть выполнено у детей с ожидаемым несоответствием длины конечностей более 5 см при зрелости скелета. Удлинение проксимального отдела большеберцовой кости за счет дистракционного остеогенеза может выполняться на метафизарном, физическом или субфизарном уровнях. Качественный регенерат без каких-либо осложнений возможен при однократном удлинении проксимального метафиза у детей с нормальной морфологией проксимального отдела большеберцовой кости.Поскольку повторное удлинение и проксимальная дисплазия большеберцовой кости были определены как значимые факторы риска плохого заживления костей, хондродиатаза или субфизарного удлинения большеберцовой кости или ипсилатерального удлинения бедренной кости, может быть лучше показано, когда имеется очевидная проксимальная дисплазия большеберцовой кости или удлинение в анамнезе. 73 Единичное удлинение проксимального отдела большеберцовой и / или бедренной кости и контралатеральный эпифизеодез — хороший вариант при ожидаемом несоответствии длины конечностей более 8 см при зрелости скелета.Гомолатеральное удлинение бедренной кости или контралатеральный дистальный эпифизиодез бедренной кости позволяет избежать осложнений на большеберцовые кости, но с проблемой смещения колена. 74
73 Единичное удлинение проксимального отдела большеберцовой и / или бедренной кости и контралатеральный эпифизеодез — хороший вариант при ожидаемом несоответствии длины конечностей более 8 см при зрелости скелета.Гомолатеральное удлинение бедренной кости или контралатеральный дистальный эпифизиодез бедренной кости позволяет избежать осложнений на большеберцовые кости, но с проблемой смещения колена. 74
Вальгусная деформация голеностопного сустава
Остаточная вальгусная деформация голеностопного сустава ухудшает функциональный результат. 75 Прогрессирующая вальгусная локализация голеностопного сустава — проблемная послеоперационная заболеваемость васкуляризированным малоберцовым трансплантатом на донорской стороне у детей. Чтобы предотвратить это осложнение, рекомендуется синостоз большеберцового метафиза (процедура Лангеншельда).При коррекции дополнительными хирургическими вмешательствами достигается хорошее выравнивание нижней конечности. При корригирующей остеотомии дистального отдела большеберцовой кости следует соблюдать осторожность, чтобы выполнить остеотомию в метафизарной области у пациента с нормальной морфологией дистального отдела большеберцовой кости и жесткой иммобилизацией после операции с помощью гипса или внешнего фиксатора Илизарова. 76 Если остается достаточный рост, самый простой и безопасный метод коррекции голеностопного сустава — это выполнить гемиэпифизиодез медиальной дистальной части большеберцовой кости с помощью винта лодыжки. 5
При корригирующей остеотомии дистального отдела большеберцовой кости следует соблюдать осторожность, чтобы выполнить остеотомию в метафизарной области у пациента с нормальной морфологией дистального отдела большеберцовой кости и жесткой иммобилизацией после операции с помощью гипса или внешнего фиксатора Илизарова. 76 Если остается достаточный рост, самый простой и безопасный метод коррекции голеностопного сустава — это выполнить гемиэпифизиодез медиальной дистальной части большеберцовой кости с помощью винта лодыжки. 5
Жесткость голеностопного сустава
Жесткость голеностопного сустава обычно постепенно уменьшается после удаления интрамедуллярного стержня из голеностопного сустава. Жесткость голеностопного сустава может быть минимизирована с помощью новой фиксации с сохранением голеностопного сустава и подтаранного сустава свободными, как только может быть достигнуто однозначное слияние псевдоартроза. Боль, вызванная дегенеративными изменениями голеностопного сустава, можно лечить ограничением активности и модификацией обуви. При сильной боли может потребоваться артродез голеностопного сустава.
При сильной боли может потребоваться артродез голеностопного сустава.
Врожденный псевдоартроз большеберцовой кости — LLRS
Врожденный псевдоартроз большеберцовой кости
Жанна Франзоне, М.Д.
Введение
Врожденный псевдоартроз большеберцовой кости (ВПТ) описывает состояние голени, варьирующееся от переднебоковой дуги большеберцовой кости (изогнутая, но неповрежденная кость) до явного псевдоартроза («ложный сустав» или несращение костей, когда два конца большеберцовая кость отделена). Малоберцовая кость, которая является меньшей костью в голени рядом с большеберцовой костью, может поражаться примерно у одной трети пациентов. Надкостница — это мягкая ткань, которая покрывает кости и обычно у детей толще и прочнее, чем у взрослых.В условиях СРТ надкостница аномально толстая и описывается как гамартоматозная.
Причина
Истинная причина CPT неизвестна. Это может быть связано с основным заболеванием, таким как нейрофиброматоз 1 типа. Однако это также может быть единичная находка без каких-либо связанных состояний.
Однако это также может быть единичная находка без каких-либо связанных состояний.
Описание
Было описано много различных способов классификации CPT.
Одна из клинически полезных классификаций была описана El Rosasy et al.с типами:
1 — еще не эксплуатировался
2 — ранее эксплуатировалась
3 — редчайший — гипертрофический тип
Еще одно клинически важное различие заключается в том, цела ли большеберцовая кость или сломана.
Осмотр врача
Изучив симптомы, историю болезни и предшествующее лечение вашего ребенка, а также историю вашей семьи, врач тщательно осмотрит вашего ребенка. Это будет включать полное обследование кожи, включая такие области, как область подмышек и область паха, для оценки веснушек на коже, которые могут соответствовать возможной основной этиологии нейрофиброматоза.Ваш хирург-ортопед также оценит диапазон движений бедер, колен и лодыжек и оценит выравнивание обеих нижних конечностей, а также потенциальную разницу в длине конечностей нижних конечностей. Рентгенограммы нижних конечностей являются важной частью обследования и помогут составить рекомендации по лечению с примерами ребенка с СРТ и соответствующими рентгенограммами, показанными ниже.
Рентгенограммы нижних конечностей являются важной частью обследования и помогут составить рекомендации по лечению с примерами ребенка с СРТ и соответствующими рентгенограммами, показанными ниже.
Нехирургическое лечение
Хотя основным методом лечения СЛК является хирургическое вмешательство, существует ряд неоперационных вариантов ведения.Пациенты с переднебоковой дугой большеберцовой кости и без явного перелома могут лечиться с помощью ортезы типа «раскладушка». Цели корсета — обеспечить выполнение действий, задерживая прогрессирование деформации и прогрессирование до перелома. Литье также может использоваться с различными интервалами. Даже после успешной коррекционной операции большинству детей лечат корсетами, пока они не перестанут расти.
Есть несколько способов лечения, которые иногда могут использоваться в дополнение к оперативным вмешательствам, описанным ниже.Костный морфогенный белок (BMP) — это биологический агент, который стимулирует образование кости и может использоваться локально в месте псевдоартроза для ускорения заживления. Важно отметить, что это использование BMP не по назначению. Лекарства на основе бисфосфонатов нарушают функцию клеток, называемых остеокластами, которые отвечают за удаление костей и, как было обнаружено, обладают повышенной активностью в условиях СРТ. Инфузия бисфосфоната (через капельницу) может использоваться до и / или после операции как часть комплексного лечения СРТ.Однако, учитывая возможные побочные эффекты, его следует осторожно назначать вначале в условиях больницы, а также необходимо контролировать определенные лабораторные тесты до и после инфузии. Большинство детей переносят настои очень хорошо.
Важно отметить, что это использование BMP не по назначению. Лекарства на основе бисфосфонатов нарушают функцию клеток, называемых остеокластами, которые отвечают за удаление костей и, как было обнаружено, обладают повышенной активностью в условиях СРТ. Инфузия бисфосфоната (через капельницу) может использоваться до и / или после операции как часть комплексного лечения СРТ.Однако, учитывая возможные побочные эффекты, его следует осторожно назначать вначале в условиях больницы, а также необходимо контролировать определенные лабораторные тесты до и после инфузии. Большинство детей переносят настои очень хорошо.
Оперативное лечение
Самыми большими проблемами при CPT являются исправление искривления кости и восстановление кости. Эти проблемы лечения CPT привели к ряду различных процедур, используемых для этого состояния.Общая цель хирургического лечения — удалить пораженный участок кости и гамартоматозную надкостницу и заменить ее жизнеспособной тканью и стабилизировать кость для ускорения заживления. Выравнивание необходимо исправить и сохранить. Один или несколько из этих хирургических методов могут использоваться одновременно при лечении CPT.
Выравнивание необходимо исправить и сохранить. Один или несколько из этих хирургических методов могут использоваться одновременно при лечении CPT.
Интрамедуллярный штифт
Поддержка большеберцовой кости интрамедуллярным стержнем — основа хирургического лечения.В некоторых случаях он будет установлен как часть начального лечения, тогда как в других случаях он будет установлен после другого типа хирургического лечения, чтобы обеспечить долгосрочное выравнивание и обеспечить внутреннюю скобу для большеберцовой кости. В некоторых случаях телескопические интрамедуллярные гвозди (ногти, которые могут удлиняться по мере роста ребенка) будут использоваться у растущих детей, чтобы свести к минимуму необходимые ревизии из-за роста.
Остеогенез внешней фиксации и дистракции
Применение внешнего фиксатора (внешний каркас, прикрепленный к ноге с помощью штифтов и проволок) для стабилизации и / или дистракционного остеогенеза (разделение кости и обеспечение возможности новой кости заполнить промежуток для ее удлинения) является мощным вариантом лечения СРТ. Достижение стабилизации голеностопного сустава играет важную роль в плане лечения, и для этого в конструкцию рамы часто включаются ступня и лодыжка. Часто интрамедуллярный стержень используется одновременно с внешним фиксатором.
Достижение стабилизации голеностопного сустава играет важную роль в плане лечения, и для этого в конструкцию рамы часто включаются ступня и лодыжка. Часто интрамедуллярный стержень используется одновременно с внешним фиксатором.
Обходной трансплантат МакФарланда
Для этой техники используется стойка аллотрансплантата (донорской) кости для поддержки большеберцовой кости с помощью переднебоковой дуги. Костный трансплантат помещается во внутреннюю часть изгиба переднебоковой дуги под компрессией с целью включения и расширения обходного трансплантата с течением времени.
Свободная васкуляризация малоберцовой кости
Перенос части малоберцовой кости с кровоснабжением (также берется крупный кровеносный сосуд к кости) с той же или противоположной ноги требует специальных навыков бригады микрососудистых хирургов и рекомендуется в некоторых центрах в определенных случаях. CPT.
Создание синостоза между большеберцовой и малоберцовой костью при надкостничной пластике
Техника, которая включает создание одного костного фрагмента поперек большеберцовой и малоберцовой костей для создания единственной более крупной кости в слабом месте для предотвращения повторного перелома.Частью этой процедуры часто является забор трансплантата гребня подвздошной кости из таза.
Процедура Масклета
Процедура, известная как «индуцированная мембрана», которая первоначально была описана для восстановления дефектов длинных костей, была применена к CPT. Это двухэтапная процедура. На первом этапе удаляется пораженный участок большеберцовой кости и вставляется цементный спейсер. После того, как вокруг цементного спейсера образуется окружающая мембрана, цемент удаляется, а пустота в окружающей мембране заполняется костным трансплантатом.
Лечение потенциального несоответствия длины конечности
Часто наблюдается несоответствие длины конечностей, так как конечность с CPT часто короче. Это можно решить по-разному, в зависимости от величины несоответствия и предпочтений пациента и семьи. В некоторых случаях рост пластинок на более длинной ноге может быть остановлен в подходящее время, чтобы помочь выровнять длину ног. Эта операция известна как эпифизиодез.В других случаях более короткую ногу можно удлинить с помощью внешнего фиксатора или внутреннего удлиняющего стержня.
Ампутация
Хотя это никоим образом не указано в качестве варианта начального лечения, в некоторых случаях CPT, когда несколько хирургических попыток оказались безуспешными, ампутация с установкой протеза может быть вариантом для улучшения функции и качества жизни.
Комбинированный подход
Во многих случаях комбинированный подход, состоящий из вышеуказанных хирургических вмешательств, а также медицинских вмешательств, служит комплексным многосторонним подходом к лечению этого сложного состояния.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookie
Этот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie.Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.
Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie. - Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г.,
браузер автоматически забудет файл cookie.Чтобы исправить это, установите правильное время и дату на своем компьютере. - Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.
Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie
потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт
не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к
остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Комбинированная операция с остеосинтезом 3-в-1 при врожденном псевдоартрозе большеберцовой кости с интактной малоберцовой костью | Orphanet Journal of Rare Diseases
Повторный перелом является наиболее серьезным осложнением у пациентов с СРТ после достижения первичного сращения, а небольшая площадь поперечного сечения псевдоартроза является фактором риска повторного перелома.Максимальное увеличение площади поперечного сечения большеберцовой кости зажившего сегмента может снизить частоту повторных переломов при СРТ. Максимальное увеличение площади поперечного сечения заживления считается одним из наиболее важных принципов лечения CPT [14].
Повторный перелом является наиболее серьезным осложнением с частотой 11–68% [7]. В 2011 году Choi et al. [8] сообщили об эффекте остеосинтеза 4-в-1 и других хирургических методов (слияние дистального отдела большеберцовой и малоберцовой костей) в 13 случаях атрофической СЛТ с фибулярным псевдоартрозом B2.В этом исследовании 8 пациентов получили костный остеосинтез 4 в 1, а 5 — другие хирургические методы (контрольная группа). Послеоперационное наблюдение показало, что у 8 пациентов с костным остеосинтезом 4 в 1 не было повторного перелома. В контрольной группе только у одного пациента не было повторного перелома. Через 7,4 года частота повторных переломов в группе остеосинтеза 4-в-1 составила 0%, тогда как в контрольной группе наблюдалось постепенное увеличение: 40% через 1,8 года и 80% через 2,7 года.
В 2012 году Paley [2] сообщил о трансплантации надкостницы, аутологичной пластике губчатой кости, интрамедуллярном стержне, внешней фиксации, слиянии большеберцовой и малоберцовой костей, АД и BMP у 15 детей с CPT, все из которых достигли сращения.Средний срок наблюдения составил 2 года без повторного перелома.
Здесь, в случае пациентов с целостностью малоберцовой кости, был применен остеосинтез 3-в-1 вместе с комбинированной операцией для увеличения площади поперечного сечения зажившего сегмента. У семнадцати пациентов не было повторного перелома после лечения, что аналогично результатам исследований, описанных выше. У одного пациента произошло подошвенное сгибание на 20 °, но не было тыльного. Это может быть связано с интрамедуллярным стержнем, фиксирующим голеностопный сустав в месте подошвенного сгибания.Вальгус голеностопного сустава произошел в 2 случаях, что может быть связано с тем, что интрамедуллярный стержень не проходит через центр голеностопного сустава. Кроме того, у 6 пациентов была вальгусная большеберцовая кость, причины которой неясны и требуют дальнейшего исследования.
Различия и сходства между костным остеосинтезом 3-в-1 и 4-в-1
Щедрая аутогенная костная пластика является неотъемлемой частью остеосинтеза кости 3-в-1 и 4-в-1 (рис. 6 и 7) . Обильные губчатые стружки находятся в промежутке между большеберцовой и малоберцовой костью.При остеосинтезе кости 4-в-1 большие аутологические пластинки подвздошной кости используются для обертывания псевдоартроза большеберцовой и малоберцовой костей. Эта процедура позволяет разместить все 4 сегмента большеберцовой и малоберцовой костей в единую массу. Эта процедура подходит для детей с псевдоартрозом голени и малоберцовой кости на одном уровне.
Рис. 6
a Ушивание псевдоартроза большеберцовой кости на концах большеберцовой и малоберцовой костей. b Заполнение губчатой кости между большеберцовой и малоберцовой костью. c Обертывание костного трансплантата и фиксация швами
Рис. 7
Схематическая диаграмма остеосинтеза кости 4-в-1
Однако остеосинтез кости 3-в-1 возможен при остеотомии проксимального отдела малоберцовой кости. Ложноартроз большеберцовой кости и малоберцовая кость подвергаются остеосинтезу с помощью прямоугольной кортикальной кости и губчатой кости. Передняя сторона покрыта коллагеновой губкой, чтобы уменьшить смещение трансплантатов. Эта процедура позволяет поместить все 3 сегмента большеберцовой и малоберцовой костей в единую массу.Эта процедура подходит для детей с целостностью малоберцовой кости (тип А). Оба метода направлены на увеличение площади поперечного сечения зажившего сегмента для предотвращения повторных переломов.
Инновационные аспекты техники
Остеосинтез кости 3-в-1 имеет уникальные преимущества: он может максимизировать площадь поперечного сечения зажившего сегмента, так как проксимальная остеотомия малоберцовой кости способствует остеосинтезу малоберцовой и большеберцовой костей. Это также может предотвратить искривление малоберцовой кости, когда внешний фиксатор Илизарова находится под давлением между дистальным и проксимальным псевдоартрозом большеберцовой кости.Большие площади поперечного сечения зажившего сегмента могут лучше противостоять механической нагрузке и предотвратить повторный перелом. Кроме того, пациенты реже страдают вальгусом голеностопного сустава.
Меры предосторожности при применении костного остеосинтеза 3-в-1
Существует несколько мер предосторожности, связанных с использованием этого подхода. (1) Проксимальная остеотомия малоберцовой кости обладает высокой способностью к заживлению и не влияет на стабильность боковой лодыжки. (2) Обнажение пучка переднего большеберцового сосудистого нерва, разрезание межкостной перепонки и надкостницы малоберцовой кости, высвобождение малоберцовой кости не менее 6 см, плотное связывание большеберцовой и малоберцовой костей и фиксация с помощью No.1 рассасывающийся шов. (3) Когда интрамедуллярный стержень проталкивается в дистальный и проксимальный отделы большеберцовой кости, его необходимо удерживать на центральной оси большеберцовой кости, чтобы уменьшить частоту проксимального отдела большеберцовой кости и вальгусной лодыжки. Если большеберцовая кость изогнута, это усложняет поддержание анатомической оси, когда интрамедуллярный стержень вставляется в стержень. В этой ситуации для восстановления оси большеберцовой кости может быть использована закрытая остеотомия проксимального отдела большеберцовой кости (которая может быть перкутанно просверлена спицей Киршнера).В этом исследовании проксимальная вальгусная большеберцовая кость имела место в 6 случаях с частотой 35% (6/17), а вальгусная лодыжка — в двух случаях. Вальгусная лодыжка может быть связана с интрамедуллярным стержнем, который не проходит через центр голеностопного сустава. Во всех случаях была произведена коррекция послеоперационной эпифизарной блокадой.
Возможные проблемы остеосинтеза кости 3-в-1
Трудно избежать некоторых потенциальных побочных эффектов этого подхода. К моменту созревания скелета важно достичь единства и функциональности без ограничений активности, используя по возможности несколько хирургических процедур.Потенциальное влияние остеосинтеза кости 3-в-1 на рост большеберцовой и малоберцовой костей остается неясным. Это может повлиять на формирование несущих костей. Изменения в структуре роста большеберцовой и малоберцовой костей после синостоза большеберцовой кости у детей могут привести к выпуклости головки малоберцовой кости и относительному укорочению латеральной лодыжки. Хотя побочные эффекты этих изменений еще не наблюдались, необходимо провести долгосрочное наблюдение и наблюдение, чтобы определить, затронуты ли остеоартрит, соотношение длины большеберцовой и малоберцовой костей и движения коленного и голеностопного суставов. в долгосрочной перспективе.
Настоящее исследование имеет несколько ограничений. К ним относятся небольшой размер выборки и ретроспективный дизайн исследования. Кроме того, период наблюдения был недостаточно продолжительным, чтобы определить частоту долгосрочных повторных переломов и вальгусной локализации лодыжки.
Врожденный псевдоартроз у ребенка с нейрофиброматозом
Описание
В отделение неотложной помощи поступила девочка 4 лет с нейрофиброматозом 1 типа (NF-1) с левосторонней хромотой и болями. Был собран подробный анамнез, и подозрений в физическом насилии не было.При обследовании выявлена варусная деформация левой ноги, которая на 5 см короче правой. Переднезадние рентгеновские снимки выявили переломы дистальных отделов большеберцовой кости и малоберцовой кости (рисунок 1) с ассоциированным псевдоартрозом и рентгенопрозрачным поражением диафиза большеберцовой кости (рисунок 2). Искривление большеберцовой кости было с рождения (рис. 3). Эти односторонние данные свидетельствуют о врожденном псевдоартрозе большеберцовой кости (ВПТ), заболевании, которое может сосуществовать вместе с НФ-1 в 50% случаев.1 Сообщаемая частота ВПЛ варьируется от 1: 140 000 до 1: 250 000.2 На большеберцовой кости видна область сегментарной дисплазии, приводящей к искривлению кости. Костная дисплазия приводит к несращению большеберцовой кости, и из-за искривления большеберцовой кости и замедленного роста дистального эпифиза большеберцовой кости обычно происходит укорочение конечности.2 Лучшее лечение CPT остается спорным, однако в этом случае первоначально рекомендовалось консервативное лечение. . В будущем может быть показана операция по методике Ллизарова, могут потребоваться дальнейшие остеотомии. Тем не менее, часто возникают разногласия относительно сроков проведения операции.При просмотре предыдущих рентгеновских снимков, область псевдоартроза была очевидна в возрасте от 1 года. После постановки диагноза пациенту посоветовали мобилизовать шину на ногу и носить ортопедическую стельку, чтобы уменьшить несоответствие длины ног. Профилактическая фиксация ортезов колено – голеностоп – стопа часто рекомендуется на ранних стадиях, до того, как ребенок начинает ходить, чтобы предотвратить прогрессирование до перелома, и часто используется до полного созревания скелета2. К сожалению, в половине случаев врожденное переднее искривление большеберцовой кости связанный с нейрофиброматозом, в первый год жизни будет иметь место перелом, который всегда приводит к псевдоартрозу.3 Этот случай подчеркивает необходимость учета других различий, включая неслучайные травмы (NAI), метаболические заболевания костей, заболевания соединительной ткани и опухоли. Важно знать, что переломы могут произойти во многих случаях жестокого обращения с детьми. Поэтому во всех случаях необходимы тщательный сбор анамнеза и тщательное обследование. Если есть какие-либо подозрения на NAI, следует соблюдать протокол защиты.
Рисунок 1
Рентгеновский снимок, показывающий дистальные переломы большеберцовой и малоберцовой костей с соответствующими псевдоартрозами.В большеберцовой кости над переломом имеется прозрачное поражение.
Рисунок 2
Еще один рентгеновский снимок, демонстрирующий псевдоартроз большеберцовой кости.
Рисунок 3
Искривление левой большеберцовой и малоберцовой костей наблюдалось в возрасте 1 месяца, хотя признаков псевдоартроза не было.
Очки обучения
Другие состояния, которые могут проявляться в виде патологических переломов костей в педиатрической популяции, включают: инфекции, рахит, доброкачественные опухоли (неосифицирующая фиброма и остеохондрома), злокачественные опухоли (саркома Юинга, лейкемия, фибросаркома и остеосаркома) .В случае множественных переломов следует учитывать несовершенный остеогенез.
Если есть подозрение на неслучайную травму, необходима четкая документация с подробным сбором истории болезни и проведением тщательного обследования. Врачи должны соблюдать протокол безопасности.
Понимание и осведомленность о врожденном псевдоартрозе большеберцовой кости должны позволить врачам точно диагностировать и успешно лечить это состояние, а также обращаться к соответствующим специалистам.
Врожденный псевдоартроз ключицы: история болезни, патофизиология, этиология
Автор
L Эндрю Коман, доктор медицины Профессор и заведующий кафедрой ортопедической хирургии, заместитель директора хирургического факультета медицинского университета Уэйк Форест; Исполнительный директор, Опорно-двигательный Service Line, Wake Forest баптистского Здоровья
L Эндрю Комана, MD является членом следующих медицинских обществ: Американская Академия церебрального паралича и развивающей медицина, Американской академия хирургов-ортопедов, Американской ассоциации ортопедической, American ортопедической стопы и Общество голеностопного сустава, Американское общество реконструктивной микрохирургии, Американское общество хирургии кисти, Клиническое ортопедическое общество, Восточная ортопедическая ассоциация, Медицинское общество Северной Каролины, Общество ортопедических исследований, Детское ортопедическое общество Северной Америки, Sigma Xi, Южная медицинская ассоциация, Южная ортопедия Association
Раскрытие информации: не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие: Получил зарплату от Medscape за работу. для: Medscape.
Джордж Х. Томпсон, доктор медицины. Директор отделения детской ортопедической хирургии, Детская и детская больница «Радуга», Медицинский центр Университетских больниц и Медицинский центр MetroHealth; Профессор ортопедической хирургии и педиатрии Медицинского факультета Университета Кейс Вестерн Резерв
Джордж Х. Томпсон, доктор медицинских наук, является членом следующих медицинских обществ: Американской ортопедической ассоциации, Общества исследования сколиоза, Детского ортопедического общества Северной Америки, Американской академии хирургов-ортопедов
Раскрытие информации: Консультации от компании OrthoPediatrics не поступало; Получал зарплату от журнала детской ортопедии на руководящую должность; Никаких консультаций от SpineForm не поступало; Ни разу не получил от SICOT членства в совете директоров.
Главный редактор
Джеффри Д. Томсон, доктор медицины Профессор ортопедической хирургии, Медицинский факультет Университета Коннектикута; Директор отделения ортопедической хирургии Детского медицинского центра Коннектикута; Вице-президент по медицинскому персоналу Детского медицинского центра Коннектикута
Джеффри Д. Томсон, доктор медицины, является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Детского ортопедического общества Северной Америки, Общества исследования сколиоза
Раскрытие информации: раскрывать нечего.
Дополнительные участники
Мининдер С. Кохер, доктор медицины, магистр здравоохранения Доцент кафедры ортопедической хирургии Гарвардской медицинской школы / Гарвардской школы общественного здравоохранения; Заместитель директора отделения спортивной медицины отделения ортопедической хирургии Детской больницы Бостона
Мининдер С. Кохер, доктор медицинских наук, магистр здравоохранения является членом следующих медицинских обществ: Американской академии хирургов-ортопедов, Американского колледжа спортивной медицины, Детского ортопедического общества Северная Америка, Американская ассоциация истории медицины, Американское ортопедическое общество спортивной медицины, Медицинское общество Массачусетса
Раскрытие информации: Получено консультационное вознаграждение от Smith & Nephew Endoscopy за консультацию; Получил гонорар от EBI Biomet за консультацию; Получил гонорар от OrthoPediatrics за консультацию; Получен товар от Pivot Medical для консультации; Получено консультационное вознаграждение от pediped за консультацию; Получал роялти от WB Saunders ни за что; Получен запас от Fixes-4-Kids для консультации.
.