Детские патологии | Клиника др. Соломатина
В первые года жизни ребенка организм очень быстро растет и развивается. В том числе, происходят важнейшие процессы развития глаз. Если на этом этапе возникнет какое-то нарушение зрение, это грозит необратимыми последствиями на всю жизнь.
Детские глазные заболевания и факторы внешней среды могут помешать нормальному развитию глаз. Чтобы исключить развитие детских заболеваний, рекомендуется уже в самом раннем возрасте пройти детальное обследование глазного врача. Это поможет вовремя поставить диагноз и начать лечение. Наши детские врачи располагают всей необходимой аппаратурой для проведения полной диагностики здоровья глаз.
Распространенные детские глазные заболевания
Детская близорукость
Особенно интенсивно развитие глаза идет в течение первых 12 лет жизни. На этот период приходится резкое усиление нагрузки на зрение — просмотр телевизора, чтение, знакомство с компьютером, занятия в школе. Возможны также травмы, инфекция и другие негативные факторы.
Глаз вынужден подстраиваться к нагрузке, задействуя механизмы компенсации.
Например, чтобы снять часть нагрузки с глазных мышц, обеспечивающих настройку на резкость, глаз может включить механизм приспособительного роста. В результате глаз приобретает более вытянутую форму, что позволяет меньше нагружать глазные мышцы при работе вблизи. Казалось бы все замечательно, но стоит только перевести взгляд на дальний предмет, становится ясно что очертания предмета «плывут». Из-за увеличения размеров глаза происходит прогрессированиe близорукости.
В детстве вышеупомянутые мышцы-настройщики обычно достаточно сильные и на какое-то время задерживают появление симптомов ухудшения зрения. Но вскоре запас прочности может иссякнуть, и наступает резкое ухудшение зрения.
Амблиопия
В результате нарушения развития светочувствительных клеток сетчатки (заболевания центральной нервной системы, помутнение прозрачных сред глаза, воспалений, травм и т. д.), а также нарушения нейросенсорных и адаптивных механизмов в зрительном центре коры головного мозга, тормозится зрительная функция глаза и развивается амблиопия (слепота от неупотребления). Эти тяжелые функциональные нарушения требуют активного лечения с самого начала их развития. Вместе с амблиопией часто развивается и косоглазие, требующие своевременной диагностики, коррекции, а иногда и оперативного лечения.
д.), а также нарушения нейросенсорных и адаптивных механизмов в зрительном центре коры головного мозга, тормозится зрительная функция глаза и развивается амблиопия (слепота от неупотребления). Эти тяжелые функциональные нарушения требуют активного лечения с самого начала их развития. Вместе с амблиопией часто развивается и косоглазие, требующие своевременной диагностики, коррекции, а иногда и оперативного лечения.
Детские заболевания глаз — лечение, диагностика, причины возникновения, симптомы
Косоглазие
Косоглазие — отклонение от симметричной точки фиксации одного или сразу двух глаз.
Причины косоглазия
У каждого глаза есть 6 мышц, которые совместно обеспечивают движение глаз. Мозг контролирует все 12 мышц, чтобы оба глаза смотрели в правильном направлении. В норме оба глаза фокусируются на одну точку, но передают мозгу картинку со своей точки зрения. Мозг объединяет два изображения, что дает объемность образу. Для того чтобы мозг смог соединять два изображения в одно, важно, чтобы все мышцы работали согласованно. Косоглазие — это заболевание, вызванное неправильной работой одной или нескольких глазных мышц, что приводит к неправильному положению глаз. При косоглазии мозг ребенка начинает получать две картинки, которые он не может сопоставить в одну. Возникает двоение, на что его мозг быстро реагирует подавлением одного изображения. В очень короткий срок мозг вызывает непоправимое подавление зрения из косящего глаза, выбрасывая его из зрительного процесса. В итоге нарушается бинокулярное зрения.
Причиной косоглазия могут быть врожденные патологии рефракции, дефекты в развитии мышечного аппарата глаз, поражение центральной нервной системы, дефекты развития глазодвигательных нервов, травмы глаз.
Формы косоглазия
| Содружественное | Патология раннего детского возраста, при которой глаза отклонены в сторону, но синхронно движутся. Содружественное косоглазие развивается чаще в случае, если острота зрения одного глаза значительно ниже остроты другого, вследствие значительного нарушения зрения обоих глаз или нарушения прозрачности хрусталика, а также вследствие заболеваний сетчатки и зрительного нерва. В зависимости от положения глаз (внутрь или наружу) различают сходящуюся и расходящуюся форму косоглазия. При содружественном косоглазии двоения, как правило, не бывает. Бинокулярное зрение отсутствует. В зависимости от положения глаз (внутрь или наружу) различают сходящуюся и расходящуюся форму косоглазия. При содружественном косоглазии двоения, как правило, не бывает. Бинокулярное зрение отсутствует. |
| Паралитическое | Возникает при поражении глазодвигательного, блокового и отводящих нервов, а также в результате поражения самих мышц. Такой вид патологии наблюдается при родовых травмах, кровоизлияниях и опухолях, прогрессивном параличе, энцефалите, травмах черепа, токсических и инфекционных невритах. При изолированном поражении одной из мышц пораженный глаз отклоняется в противоположную сторону. Движения глаза в сторону пораженной мышцы отсутствуют или резко ограниченны. Отличительной особенностью является двоение и головокружение, исчезающие при закрывании одного глаза. |
Косоглазие — не просто косметическая проблема даже при незначительном отклонении глаза. Вопрос значительно сложнее. В связи с отсутствием бинокулярного зрения нарушается восприятие внешнего мира, ребенок не в состоянии определить пространственное отношение окружающих его предметов. В результате возможно отставание физического и умственного развития ребенка. Коварство косоглазия заключается в том, что малые углы отклонения могут внешне не проявляться и соответственно могут быть не замечены родителями. Вот почему в младшем возрасте необходимы профилактические осмотры офтальмолога. У детей важно обнаружить косоглазие как можно раньше. Вовремя начатое лечение позволит восстановить бинокулярное зрение и правильное положение глаз.
Лечение
В зависимости от возраста ребенка, причины косоглазия, стороны и степени отклонения глаза рекомендуется терапевтическое или хирургическое лечение. К терапевтическим методикам можно отнести окклюзию (закрытие «лучшего» глаза на продолжительный промежуток времени, что заставляет мозг ребенка работать с «худшим» глазом) и курсы специальных упражнений — зрительной стимуляции. Со временем мозг привыкает работать со слабым глазом, и зрение постепенно улучшается. Чтобы этот вид лечения был эффективным, его следует проводить в раннем возрасте, до того как у ребенка закрепится амблиопия. Что касается зрительной стимуляции, то современные компьютерные программы, тренируя зрение, позволяют достичь правильного положения глаз и восстановить бинокулярное зрение в 70% случаев без хирургического вмешательства. Специалисты «Зір Юніор» прикладывают максимальные усилия, чтобы вернуть детям полноценное зрение без хирургического вмешательства. И только в крайнем случае выполняют оперативное лечение.
Чтобы этот вид лечения был эффективным, его следует проводить в раннем возрасте, до того как у ребенка закрепится амблиопия. Что касается зрительной стимуляции, то современные компьютерные программы, тренируя зрение, позволяют достичь правильного положения глаз и восстановить бинокулярное зрение в 70% случаев без хирургического вмешательства. Специалисты «Зір Юніор» прикладывают максимальные усилия, чтобы вернуть детям полноценное зрение без хирургического вмешательства. И только в крайнем случае выполняют оперативное лечение.
При лечении косоглазия необходимы значительные усилия врача, ребенка и родителей. Лечение может длиться от нескольких недель до нескольких лет. Важно знать: чем раньше выявлено заболевание и начато его лечение, тем быстрее будет восстановлено зрения и тем лучше будет результат этого лечения.
Лечение нарушения зрения. Профилактика заболеваний глаз
Болезни легче предупреждать, чем лечить. С этим согласны все, но немногие способны изменить свою жизнь и привычки с целью сохранения здоровья. Эти утверждения полностью касаются и заболеваний глаз, поэтому так необходима профилактика заболеваний глаз.
Глазные болезни часто являются отражением общего состояния здоровья. Недаром многие специалисты: неврологи, эндокринологи, кардиологи, педиатры,– направляют на консультацию к офтальмологу. Картина глазного дна может говорить о состоянии внутричерепного и артериального давления, свидетельствовать о стадии сахарного диабета. Передний отрезок и проводящие среды глаза могут подтвердить редкий диагноз или синдром. И тому множество примеров, но вывод один. Большинство глазных недугов зависят от образа жизни, поэтому их относят к болезням «цивилизации». Яркий пример – сахарный диабет. В 18 веке его называли болезнью кондитеров. 150 лет назад сахар еще не был так распространен, как в наше время. Сейчас стоит зайти в кафе быстрого питания и за один раз получить суточную, а то и больше, дозу сахара. Поэтому, разговор о профилактики глазных заболеваний начнем с питания.
«Наблюдай за своим ртом, — через него входят болезни», — написал Л.Н. Толстой. Можно продолжить: формируй правильные привычки питания. Общие правила таковы: в рационе должно быть много овощей, зерновых культур и фруктов – 60 %. При этом необходимо уменьшить потребление сахара. Исключить его в чистом виде или снизить до 6 чайных ложек (30 грамм) в день. Помните, сахар снижает силу иммунной системы в 17 раз!
Справка: Среднестатистический житель России съедает примерно 100-140 граммов сахара в течение одного дня. Это около 1 кг сахара в неделю. При этом в человеческом организме нет ни малейшей потребности в рафинированном сахаре.
Пища должна быть легкой и свежеприготовленной. Тяжелый гарнир всегда можно заменить салатом. Совсем не обязательно жарить картошку или варить пюре. Пусть это станет деликатесом! Есть потрясающе вкусные салаты из моркови и груши, яблок и редьки. А баклажаны с зеленью, орехами и чесноком! Кстати, орешки нужно есть каждый день. Горсть! А вот зелени – целую гору можно соорудить на тарелке. Тогда и нежирного мяса, тушеного или вареного, не страшно добавить. И конечно, рыбу. Не стоит забывать и о кисломолочных продуктах, регуляторах пищеварения.
Вкус к здоровой пище можно формировать в любом возрасте!
«Бросивший заниматься физическими упражнениями часто чахнет, ибо сила его органов слабеет вследствие отказа от движений», — утверждал средневековый философ и врач Ибн Сина. Эту мысль можно выразить и современным языком, но суть ее от этого не меняется. К сожалению, современный человек стал вести еще более неподвижный образ жизни. Гажеты тут внесли свою лепту. Поэтому, в плане рекомендаций на первое место выходит активное движение.
Если человек любит спорт, то, конечно, проще и привычнее заниматься бегом, плаванием, лыжами или посещать фитнес-клуб. Если нет, то надо начать с прогулок. Пользу от ежедневной прогулки трудно переоценить! Это и движение, и пребывание на свежем воздухе, и еще, что очень важно для глаз, на открытом пространстве, поскольку глаза начинают по-другому функционировать, вырабатывать иные биологически активные вещества, полезные для сетчатки.
Пользу от ежедневной прогулки трудно переоценить! Это и движение, и пребывание на свежем воздухе, и еще, что очень важно для глаз, на открытом пространстве, поскольку глаза начинают по-другому функционировать, вырабатывать иные биологически активные вещества, полезные для сетчатки.
Научные исследования показали, что регулярные прогулки могут замедлить прогрессирование близорукости на 30%, если их длительность составляет не менее 14 часов в неделю.
Быстрый шаг в течение 45 минут необходим всем для нормальной работы сердца. Как совет, пройдите хотя бы часть пути до работы или обратно пешком. Остается только согласиться с автором:«Движение может по своему действию заменить любое средство, но все лечебные средства мира не могут заменить действие движения». Т.Тассо, 16 век.
Полноценный сон. Ускорился ритм жизни людей, современному человеку надо все успеть, что часто происходит за счет сна и рано или поздно приводит к утомлению и усталости. А это, наряду с хроническим стрессом, является пусковым фактором многих болезней. Так, для жителей мегаполисов характерен синдром хронической усталости, который может проявляться и частыми вирусными заболеваниями. Здоровый сон должен быть не менее 8 часов. Сутки, вообще, легко делятся на 3 части: 8 часов – работа, 8 часов – сон, 8 часов – отдых. Составление правильного режима дня – один из ключевых способов профилактики болезней глаз.
«Человек заболевает по многим причинам: некоторые заболевают от простуды, некоторые от усталости и горя». (Конфуций). «Наиболее деятельным союзником болезни является уныние больного». (Горький М.) Сотрудники Йельского университета (США) обнаружили, что люди, которые оптимистично настроены в отношении своего здоровья, в среднем живут на семь лет дольше, чем ипохондрики. Состояние психического здоровья также влияет на зрение.
Как сохранить душевный покой? Как избежать отрицательных эмоций? Искать позитивные моменты в негативной ситуации, а если не получается, то создавать их самим. Находить больше поводов для радости, и со временем они станут неотъемлемой частью вашей жизни.
Находить больше поводов для радости, и со временем они станут неотъемлемой частью вашей жизни.
Очень важным моментом в борьбе с депрессией является умение переключать внимание. Стоит найти себе занятие по душе, как все позитивные эмоции вернутся. Для кого-то это будет чтение или вязание свитера любимому человеку, для кого-то — рыбалка или роспись по стеклу. Перечень бесконечен, и у каждого он свой, не надо только о нем забывать.
По данным ВОЗ, в 80% случаев слепоту можно предотвратить. И здесь главным принципом является раннее выявление зрительных нарушений. К ним, в первую очередь, относятся дефекты оптики: гиперметропия, астигматизм, близорукость. Очень важно своевременно подобрать точную оптическую коррекцию, которая предотвратит развитие осложненных форм.
Вместе с тем установлено, что необходимые очки или контактные линзы отсутствует у половины нуждающихся. В то же время, по данным Института исследования зрения (Австралия), дефекты оптики, оставленные без оптической помощи, являются в 22% причиной слепоты и в 55% заболеваний глаз. Поэтому, не стоит сопротивляться очкам при возрастной гиперметропии, не разумно оставлять ребенка без выписанных очков из-за необоснованных страхов. Пора проститься с этими предрассудками:
- «Очки портят зрение». Нет, очки – это оптический прибор, переводящий фокус четкого зрения на сетчатку глаза. Поэтому, очки возвращают возможность хорошо видеть.
- «Контактные линзы вредны для глаз, особенно, детям». Заблуждение. По особым показаниям (врожденная близорукость, отсутствие радужки и др.) линзы назначаются с рождения, при гиперметропии – в дошкольном возрасте, а при близорукости и астигматизме – с 7 лет.
Профилактика заболеваний глаз – это своевременное выявление дефектов оптики и назначение оптической коррекции: очков и/или контактных линз. Поэтому ежегодный осмотр у офтальмолога является действенной предупредительной мерой.
«Привычка всего прочнее, когда берет начало в юные годы; это и называется воспитанием, которое есть, в сущности, не что иное, как рано сложившиеся привычки». Фрэнсис Бэкон. Какие привычки могут нанести вред зрению:
- Привычка читать и писать «носом» является непосредственной причиной развития близорукости у детей. Расстояние до книги должно быть 40 см, а до компьютера – 65 см.
- Неправильная осанка. Умение держать ровно спину вырабатывается с детства. Помогают занятия спортом и танцами.
- Длительная непрерывная зрительная нагрузка. Дети должны делать перерыв после 30-40 минут занятий, взрослые – после 1 часа. Это касается книг, планшетов, компьютеров, телефонов. Чем меньше дисплей, чем ближе он к глазам и чем дольше время пребывания за ним, тем больший вред наносится зрению.
- Чтение и просмотр телепередач и фильмов лежа. Читаем и смотрим только сидя!
- Занятия при плохом освещении. Должен быть верхний свет и дополнительный – на рабочем месте.
- Вредно смотреть телевизор в темноте, особенно, при глаукоме. Повышается внутриглазное давление.
- Отказ от солнцезащитных очков способствует вредному влиянию ультрафиолета на орган зрения.
- Нежелание или лень делать глазную гимнастику. В наш компьютерный век это просто необходимо, чтобы предупредить усталость и утомление глаз, с которых начинаются многие глазные болезни.
Это следует понять и научиться правильно пользоваться своими глазами, то есть сформировать новые полезные привычки зрения. Потребуются волевые усилия, время, но это возможно. Особенно, если видеть цель – сохранить хорошее зрение на всю жизнь.
Итак, напрашивается вывод, «чем более продвигается наука в изучении причин болезни, тем более выступает то общее положение, что предупреждать болезни гораздо легче, чем лечить их». (И. И. Мечников).
(И. И. Мечников).
Ячмень у ребенка — причины, симптомы, диагностика и лечение ячменя у детей в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ
КОНСУЛЬТАЦИЮ
Содержание:
Описание заболевания
Симптомы
Причины
Диагностика
Лечение
Профилактика
Ячмень – это распространенное инфекционно-воспалительное заболевание век, характеризующееся образованием гнойного экссудата в полости волосяной луковицы ресницы или в находящейся рядом с ней сальной железе. Диагностикой и лечением данного заболевания занимаются офтальмолог.
Описание заболевания
Ячмень является наиболее встречающейся в офтальмологии болезнью век, с которой минимум один раз в жизни сталкиваются свыше 80% людей. Патология носит инфекционный характер и возникает при попадании в область глаза бактериальной инфекции. Заболевание часто возникает в детском и подростковом возрасте, что связано с несовершенством иммунной системы и неспособностью детского организма бороться с патогенной микрофлорой наравне со взрослыми.
Выделяют 2 основных вида ячменя век – наружный и внутренний. Наружный ячмень характеризуется возникновением гнойничка с внешней стороны ресничного края века. Внутренний ячмень встречается значительно реже и представляет собой гнойник, развивающийся при инфицировании мейбомиевых желез на внутренней стороне века.
При подозрении на глазную патологию необходимо показать ребенка квалифицированному офтальмологу. Отсутствие соответствующего лечения (или самолечение) может нанести непоправимый вред здоровью глаз ребенка, вызвав тяжелые гнойно-септические осложнения.
Симптомы ячменя
Клиническая картина заболевания возникает остро и протекает в короткие сроки. В начале болезни ребенок жалуется на зуд края века одного или реже обоих глаз. Затем возникают ограниченная отечность и покраснение кожи века в зоне воспаленной волосяной луковицы, болезненность при моргании или касании. В некоторых случаях отек выражен настолько сильно, что малыш оказывается неспособным открыть глаз. Спустя несколько суток (обычно двое-трое) наверху образования возникает пустула – гнойная головка желтоватого цвета. При самостоятельном вскрытии ячменя наружу выделяется гнойное содержимое, состоящее из погибших клеток волосяной луковицы, бактерий и дертрита.
В некоторых случаях отек выражен настолько сильно, что малыш оказывается неспособным открыть глаз. Спустя несколько суток (обычно двое-трое) наверху образования возникает пустула – гнойная головка желтоватого цвета. При самостоятельном вскрытии ячменя наружу выделяется гнойное содержимое, состоящее из погибших клеток волосяной луковицы, бактерий и дертрита.
При внутреннем ячмене симптоматика схожа с проявлениями внешней формы патологии, однако в данном случае гнойное образование формируется изнутри века в глубине его хряща. Определить воспаление можно при выворачивании века. Вскрытие гнойника внутреннего ячменя, в отличие от внешнего, происходит в конъюнктивальный мешок.
При образовании множественных ячменей на глазу могут появляться симптомы общеинтоксикационного синдрома:
- повышение температуры тела;
- озноб;
- мышечная и суставная боль, ломота в теле;
- увеличение лимфоузлов.
Причины ячменя
Ячмень возникает при попадании в организм ребенка патогенных микроорганизмов. Как правило, инфекция носит бактериальный характер и вызывается золотистым стафилококком. Значительно реже болезнь является результатом вирусной или грибковой инфекции.
Проникая в сальную железу или волосяной мешочек, возбудители провоцируют закупорку выводных протоков, от чего внутри развивается воспаление и скопление гнойного содержимого. Проникновению инфекции в веки ребенка способствует несоблюдение правил гигиены, а именно:
- Использование чужих предметов личного пользования – полотенец, платочков и др.
- Отсутствие необходимой гигиены рук, привычка трогать немытыми руками глаза.
- Надевание контактных линз немытыми руками, неправильное хранение контактных линз.
- Купание в загрязненных водоемах.
Как правило, ячмень возникает у детей с ослабленным иммунитетом. Снижение защитных сил детского организма может возникать в следующих случаях:
- переохлаждение;
- наличие хронических заболеваний;
- воздействие стресса;
- физическое и эмоциональное переутомление;
- авитаминоз;
- неблагоприятная экологическая обстановка, загрязненность воздуха.

Диагностика ячменя
При наличии проявлений ячменя ребенка необходимо привести на осмотр врачу-офтальмологу. Грамотному специалисту не составит труда диагностировать заболевание на основании характерных клинических признаков. Однако одного лишь подтверждения диагноза недостаточно. Для подбора эффективного лечения врачу, прежде всего, необходимо определить причину возникновения патологии и особенности течения заболевания. Для этого ребенок направляется на дополнительные исследования:
- биомикроскопию глаза;
- общий и биохимический анализ крови;
- общий анализ мочи;
- бактериологический анализ мазка с конъюнктивы (метод позволяет выявить возбудителя и определить его чувствительность к антибиотикам).
Лечение ячменя
Как правило, ячмень хорошо поддается медикаментозному лечению и при грамотно подобранной терапии проходит бесследно за 7-10 дней. При отсутствии осложнений для устранения глазной патологии достаточно местной консервативной терапии, включающей следующие процедуры:
- Промывание век дезинфицирующими растворами
- Использование антибактериальных капель и мазей.
- Использование антибиотикосодержащих средств местного применения.
Помимо этого в лечении ячменя хорошо себя зарекомендовали физиотерапевтические процедуры, такие как УФО и УВЧ.
При наличии симптомов общей интоксикации организма ребенку назначаются жаропонижающие препараты, противовоспалительные средства, а также пероральный или внутримышечный прием антибиотиков. Для восстановления иммунной системы пациенту могут назначаться иммуномодуляторы и витаминные комплексы.
В некоторых случаях ячмень достигает больших размеров и не поддается консервативному лечению. В этой ситуации может потребоваться хирургическое удаление очага воспаления. Для этого хирург аккуратно вскрывает гнойник специальными миниатюрными инструментами, после чего тщательно дезинфицирует образовавшуюся ранку.
Профилактика ячменя
Для предупреждения воспалительных процессов глаз и век рекомендуется:
- мыть руки перед прикосновением к лицу;
- укреплять иммунитет путем закаливания, правильного питания и занятий спортом;
- своевременно лечить любые инфекционные процессы в организме.
Офтальмологи предупреждают, при появлении признаков, подозрительных в отношении ячменя, не заниматься самолечением и, тем более, не греть очаг воспаления (теплым яйцом, мешочком с солью). Самое правильное решение – показать ребенка детскому офтальмологу.
Врачи клиники для детей и подростков «СМ-Доктор» практикуют как консервативное, так и хирургическое лечение ячменя. Высокотехнологичное диагностическое и хирургическое оборудование, профессионализм сотрудников и индивидуальный подход к каждому пациенту позволяют добиваться высоких результатов в лечении офтальмологических заболеваний.
Врачи:
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по
указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и
организации записи к специалисту клиники.
Ретинобластома (Краткая информация)
Ретинобластома — это рак глаза. В нашем тексте Вы получите важную информацию о том, что это за болезнь, как часто она встречается, почему ею может заболеть ребёнок, какие бывают симптомы, как ставят диагноз, как лечат детей и какие у них шансы вылечиться от этой формы рака.
автор: Maria Yiallouros, erstellt am: 2016/04/04,
редактор: Dr. Natalie Kharina-Welke, Разрешение к печати: Dr. med. Christine Jurklies; Dr. med. Petra Temming, Переводчик: Dr. Maria Schneider, Последнее изменение: 2021/01/26
doi:10.1591/poh.retino-patinfo.kurz.1.20120611
Что такое ретинобластома?
Ретинобластома – это редкий вид рака глаза. Опухоль вырастает в сетчатке глаза (медицинский термин сетчатки – ретина) и встречается она почти всегда только у детей. У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
Опухоль вырастает в сетчатке глаза (медицинский термин сетчатки – ретина) и встречается она почти всегда только у детей. У этой болезни бывает наследственная и ненаследственная форма. Если ретинобластома наследственная, то у членов семьи есть предрасположенность к тому, что кто-то из них может заболеть. Если ретинобластома ненаследственная, то рак глаза возникает спонтанно, то есть клетки сетчатки глаза сами по себе начинают изменяться.
Ретинобластома может затрагивать один глаз, или сразу оба глаза. Чаще всего она вырастает только в одном глазу (специалисты называют это односторонней ретинобластомой, или унилатеральной опухолью). У примерно одной трети детей опухоль начинает расти одновременно в обоих глазах (специалисты называют её двусторонней ретинобластомой, или билатеральной опухолью). Если рак появляется сразу в обоих глазах, то это почти всегда говорит о наследственной ретинобластоме. Односторонние ретинобластомы, как правило, не являются наследственными. Опухоль может расти в одном участке глаза (в таком случае врачи называют её унифокальной), или одновременно в нескольких участках (тогда врачи говорят о мультифокальной опухоли).
Обычно ретинобластомы вырастают быстро. Они могут появляться внутри глазного яблока. Оттуда они прорастают в глазницу и по зрительному нерву [зрительный нерв] уходят в головной мозг, раковые клетки попадают в центральную нервную систему [ЦНС]. Если болезнь на поздней стадии, то раковые клетки по кровеносным и/или лимфатическим путям попадают в другие органы. Если болезнь не лечить, то она почти всегда смертельна. Только в крайне редких случаях (у 1-2% детей) опухоль спонтанно исчезает сама по себе. В таком случае специалисты говорят о спонтанной регрессии.
Как часто у детей встречается ретинобластома?
Из всех видов внутриглазного рака ретинобластома является самым частым видом рака у детей. В Германии ежегодно заболевает ретинобластомой около 40 детей и подростков в возрасте до 15 лет. Другими словами ежегодно из 18.000 новорожденных один ребёнок заболевает ретинобластомой. Но в целом этот вид рака встречается редко. По данным Детского Ракового Регистра (г. Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Другими словами ежегодно из 18.000 новорожденных один ребёнок заболевает ретинобластомой. Но в целом этот вид рака встречается редко. По данным Детского Ракового Регистра (г. Майнц) ретинобластома составляет около 2 % из всех онкологических заболеваний у детей и подростков.
Как правило, ретинобластома встречается у младенцев и детей младшего возраста, то есть практически всегда — в возрасте до 5 лет. Почти 80 % заболевших – это дети младше четырёх лет. Дети старше шести лет крайне редко заболевают ретинобластомой.
Почему дети заболевают ретинобластомой?
Ретинобластомы появляются тогда, когда происходят два генетических [генетический] изменения (две мутации) в клетках-предшественниках сетчатки, в так называемых ретинобластах. Эти изменения (мутации) могут спонтанно появляться в самих клетках сетчатки. Но мутации также могут находиться уже в зародышевых клетках [зародышевые клетки ], а значит и во всех клетках организма; тогда такие мутации передаются по наследству, то есть являются врождёнными.
У большинства заболевших – это около 60% всех детей – ретинобластомы не являются наследственными. Это значит, что изменения появились только у заболевшего ребёнка (специалисты называют такие мутации термином „спорадические“), и мутация находится изолированно только в опухолевых клетках. Но 40% ретинобластом являются врождёнными. Примерно в четверти этих случаев (то есть от 10 до 15% всех пациентов) уже были известны заболевания ретинобластомой в семье. Когда известно, что в семье уже кто-то болел этим видом рака, то специалисты говорят о семейной ретинобластоме. Другие врождённые ретинобластомы появляются у детей впервые.
Независимо от того, является ли ретинобластома наследственной или нет, специалисты всегда находят генетические изменения в так называемом гене ретинобластомы [ген ретинобластомы], который находится на 13 хромосоме [хромосомы]. Так как у человека каждая клетка содержит двойной набор хромосом, то это значит, что ген ретинобластомы тоже дублируется (в каждой клетке есть два так называемых аллеля [аллель] гена ретинобластомы). Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.
Опухоль начинает расти только тогда, когда изменения есть в обоих аллелях.
Более подробную информацию о генетической классификации ретинобластом, о том, как часто они появляются и как они возникают, можно прочитать в разделе «Генетика ретинобластомы / Как болезнь передаётся по наследству?»
Какие бывают симптомы болезни?
Пока ретинобластома очень маленького размера, то обычно дети ни на что не жалуются. Довольно долгое время болезнь себя никак не проявляет, у детей нет никаких симптомов. Первые жалобы появляются тогда, когда опухоль становится больше, или она начинает прорастать в другие части глаза. Ребёнок начинает терять зрение, иногда вплоть до полной слепоты. Острота зрения обоих глаз становится разной и поэтому у детей может появиться косоглазие (встречается у примерно от 25 до 30% заболевших).
Самым частым первым симптомом, по которому примерно у одной трети детей находят ретинобластому, является белое свечение зрачка при определённом освещении (на языке специалистов этот симптом называется лейкокория). Например, при ярком свете от вспышки фотоаппарата здоровый зрачок становится красного или чёрного цвета, а у больного зрачка появляется белый рефлекс. Такой белый зрачок называют „кошачьим глазом“, а сам эффект „кошачьего глаза“ говорит о том, что опухоль уже проросла за хрусталик. Реже бывает так, что у ребёнка глаз болит, краснеет или отекает, когда повышается внутриглазное давление.
Тревожные симптомы у детей это:
- когда зрачок (или оба зрачка) становится беловато-жёлтого цвета (лейкокория)
- у ребёнка начинается косоглазие или ухудшается зрение/острота зрения
- покраснение или отёк глаз, глаза начинают болеть
Если у ребёнка появляется один или сразу несколько из перечисленных симптомов, то это ещё не значит что он заболел ретинобластомой, или каким-то другим видом рака. Некоторые из этих симптомов появляются по совершенно безобидным причинам и не имеют ничего общего с раком. Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину. Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Тем не менее мы рекомендуем, как можно скорее обратиться к врачу и узнать точную причину. Если это действительно ретинобластома (или какое-то другое злокачественное заболевание), то своевременный диагноз – это лучшее условие для хорошего результата лечения.
Дети из семей с повышенным риском наследственного заболевания должны регулярно проходить обследования у глазного врача, даже если у них нет никаких симптомов и они ни на что не жалуются. Только тогда специалист может диагностировать ретинобластому на ранней стадии и ребёнка начнут вовремя лечить.
Как диагностируется ретинобластома?
Если педиатр (или другой специалист) подозревает из истории болезни ребёнка (анамнез) и по результатам наружного осмотра [наружный осмотр] ретинобластому, то врач направляет ребёнка в клинику, которая специализируется на этой форме онкологии (офтальмологический или детский онкологический центр).
Если подозревают ретинобластому, то необходимо выполнить разные исследования. Во-первых, надо диагноз подтвердить. Во-вторых, надо выяснить, какой конкретно формой ретинобластомы заболел ребёнок (наследственной или ненаследственной), и насколько болезнь успела разойтись по организму.
Для подтверждения диагноза самым важным исследованием является офтальмоскопия. Если ретинобластома действительно подтверждается, то необходимы дополнительные исследования, чтобы точно понять, насколько. болезнь успела распространиться по организму. Такими важными исследованиями являются УЗИ (ультразвуковое исследование) и МРТ (магнитно-резонансная томография). Дополнительно ребёнка обследует врач-педиатр.
В редких случаях, например, когда у ребёнка ярко выраженная поздняя стадия болезни и/или скоро надо начинать курс химиотерапии, специалисты могут выполнять другие дополнительные исследования, например, рентген грудной клетки, анализ спинно-мозновой жидкости (люмбальная пункция), анализ костного мозга (костномозговая пункция) и/или обследование костей ребёнка (сцинтиграфия костей скелета).
Вся диагностика выполняется не только больному ребёнку. Так как у заболевшего может быть врождённая форма ретинобластомы, то офтальмолог проверяет его братьев, сестёр и родителей. Также всей семье делают молекулярно-генетический анализ крови (генетическая диагностика), чтобы оценить наследственную ситуацию.
Когда сделаны все необходимые исследования и анализы, команда специалистов вместе с Вами решает, какая тактика лечения будет максимально эффективной для Вашего ребёнка.
Как лечат ретинобластому?
Для детей с ретинобластомой могут применяться такие виды лечения как операция, облучение (брахитерапия или чрескожная лучевая терапия), криотерапия, лазерная терапия и химиотерапия.
На каком конкретном методе лечения остановятся специалисты, зависит от того, выросла ли опухоль в одном глазу, или в обоих, насколько болезнь разошлась по организму на момент постановки диагноза (стадия болезни), и можно ли рассчитывать, что после терапии зрение ещё способно сохраниться в одном глазу, или в обоих. Также при составлении плана лечения учитывается возраст ребёнка.
Цель любого лечения – полностью убить, или точнее говоря удалить опухоль, а это значит полное выздоровление от рака. Поэтому основной принцип заключается в том, что сохранить жизнь ребёнку важнее, чем сохранить зрение.
Принципиально возможны две тактики лечения:
- хирургическое удаление опухоли вместе с глазом (на языке специалистов это называется энуклеация)
- лечение с помощью лучевой терапии, лазерной терапии, криотерапии и/или химиотерапии, которое позволяет сохранить глаз.
Вылечить ребёнка и одновременно сохранить глаз можно только в том случае, если диагноз ретинобластомы был поставлен своевременно, то есть на ранней стадии болезни. Цель такого лечения состоит в том, чтобы полностью нейтрализовать опухоль и одновременно сохранить зрение без риска для жизни. Если болезнь на более поздней стадии, то, как правило, удаление глаза является неизбежным. Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Если болезнь на более поздней стадии, то, как правило, удаление глаза является неизбежным. Если были обнаружены метастазы, то кроме операции надо ещё проводить химиотерапию и/или лучевую терапию.
Как лечат детей с односторонней ретинобластомой
Если у ребёнка односторонняя ретинобластома, то удаление больного глаза (энуклеация) – это самый надёжный и самый оправданный метод лечения. Потому что у ребёнка остаётся второй полностью рабочий глаз и можно отказаться от других видов лечения, которые имеют определённые риски. Если ретинобластома не наследственная, то на этом лечение заканчвается и ребёнок полностью выздоравливает.
Если опухоль маленького размера, то в некоторых случаях возможно лечение, которое сохранит глазное яблоко (прежде всего это локальное лечение, так называемая брахитерапия). Но этот вид лечения оправдан только тогда, если удаётся не только справится с опухолью, но и после его окончания зрение ещё может сохраниться. Насколько длительной будет эффективность этого метода лечения (то есть будут ли ухудшаться в перспективе цифры по выживаемости пациентов), пока не известно.
Но нужно сказать, что односторонние ретинобластомы, как правило, находят очень поздно, то есть уже на запущенных стадиях. Больной глаз к этому времени обычно уже бывает слепым. Поэтому, когда его удаляют, то это не значит, что ребёнок станет хуже видеть или хуже ориентироваться.
Если опухоль хирургически можно удалить полностью, то после операции никакого дополнительного лечения не нужно. Если анализ ткани опухоли (гистологический анализ) из удалённого глаза показывает, что ретинобластома была очень обширная, или она уже ушла за пределы глаза, то после удаления (энуклеации) ребёнок получает курсы химиотерапии. Чтобы убить опухолевые клетки, возможно оставшиеся в организме, или уничтожить мельчайшие метастазы, нужна химиотерапия. В крайне редких случаях дополнительно проводится чрескожная лучевая терапия.
Как лечат детей с двусторонней ретинобластомой
Если у Вашего ребёнка двусторонняя ретинобластома, то врачи будут стараться подобрать индивидуальную комбинацию из тех методов лечения, которые есть в распоряжении. Их цель не только полностью контролировать опухоль, но и одновременно сохранить зрение хотя бы в одном глазу.
Поэтому лечение начинается с локальной терапии. Изолированные маленькие ретинобластомы можно надёжно разрушить с помощью таких локальных видов лечения как лазерная коагуляция, криотерапия или брахитерапия. Но нужно сказать, что часто эти виды лечения необходимо выполнять несколько раз.
Если опухоль слишком большая для этих методов, то в некоторых случаях сначала назначают курсы химиотерапии, чтобы уменьшить размер/объём опухоли. После этого переходят к локальной терапии (то есть к лазерной терапии, криотерапии или брахитерапии).
Часто бывает так, что в одном из глаз ретинобластома разрослась настолько обширно, что нет никакого смысла пытаться сохранить глазное яблоко. Поэтому специалисты полностью удаляют глазное яблоко (проводят энуклеацию).
Иногда — в тех случаях, когда для лечения менее больного глаза требуется химиотерапия — энуклеация более поражённого глазного яблока может быть отложена. Так как в результате химиотерапии опухоль настолько сильно может уйти и уменьшиться (на языке специалистов это называется регрессия опухоли), что всё-таки появится возможность сохранить глазное яблоко. Но если худший глаз уже ослеп, либо опухоль проросла в передний отдел глаза (врачи говорят об инфильтрации опухоли), или опухоль проросла в зрительный нерв, то остаётся только энуклеация. Другой альтернативы нет.
Если и во втором глазу (изначально менее затронутым болезнью) опухоль продолжает расти (то есть опухоль стала прорастать в зрительный нерв или в сосудистую оболочку; есть опухолевые отсевы в стекловидном теле), то единственное лечение, с помощью которого можно сохранить глазное яблоко – это чрескожное облучение. Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Но и его делают только в том случае, если функция зрения ещё не утеряна. Если же это не так, то необходимо удалять и второй глаз, чтобы не подвергать опасности жизнь ребёнка.
Так как риски осложнений после курсов современной химиотерапии ниже, чем после облучения, то сегодня врачи стремятся по-возможности отказываться от чрескожной лучевой терапии [чрескожная лучевая терапия], прежде всего у детей первого года жизни. Но надо сказать, что эффективность чрескожного облучения остаётся бесспорной, так как ретинобластомы очень чувствительны к облучению.
Какие есть новые подходы к лечению ретинобластом?
Чтобы уйти от необходимости удалять глазное яблоко или проводить лучевую терапию, а также, по возможности, снизить или вообще избежать осложнений после внутривенной химиотерапии (а она действует системно, то есть на весь организм ребёнка), в последнее время специалисты развивают и опробывают новые методы в лечении.
Одним из весьма многообещающих методов лечения является так называемая интраартериальная химиотерапия (можно встретить и другой термин внутриартериальная химиотерапия). Это значит, что цитостатики (например, мелфалан) целенаправленно вводятся в глаз через глазную артерию. Для этого через пах катетер вводится в бедренную артерию, продвигается в сторону сердца и доводится до нужного места, то есть до глазной артерии больного глаза. Через катетер препарат вводится напрямую в глазную артерию и оттуда расходится по системе сосудов, которые снабжают кровью глаз, в том числе и по сосудам опухоли, то есть ретинобластомы.
Этот вид лечения пока является экспериментальным. С ним работают в нескольких клиниках и только с определённой группой пациентов, например, если болезнь не отвечает на стандартное лечение. В некоторых случаях выполняется как начальное лечение (первичная терапия). Пока результаты можно назвать хорошими. Но точно не известно, насколько длительным будет эффект, то есть как долго это локальное лечение позволяет контролировать опухоль. Также пока ещё полностью не изучены все потенциальные поздние осложнения и последствия.
Также пока ещё полностью не изучены все потенциальные поздние осложнения и последствия.
По каким протоколам и регистрам лечат детей?
Для того, чтобы выбирать для каждого конкретного случая наиболее оптимальный метод лечения, который рекомендуется для каждой группы риска (на языке специалистов — риск-адаптированное лечение), должна быть база, которая основана на достоверных статистических данных. Но ретинобластома – это крайне редкое заболевание (в Германии и в Австрии ежегодно заболевают около 4 детей). Поэтому на сегодняшний день накоплено мало данных по этой болезни.
Поэтому в отличие от других форм рака, которые встречаются у детей и подростков, пока для лечения ретинобластомы нет такого единого стандартного протокола, которые в Германии называются исследования оптимизации терапии. (Немецкие протоколы, или исследования оптимизации терапии, — это клинические исследования, они строго контролируются. По ним лечат детей и одновременно исследуют конкретную форму рака).
Именно по этой причине в 2013 году открылся клинический регистр RB-Registry. В этом регистре несколько лет будут собираться данные об эпидемиологии [эпидемиология] ретинобластомы и о том, как эта болезнь протекает. Цель – собрать больше информации об этой форме рака и о том, какой ответ на лечение дают разные виды терапии.
В этот регистр принимаются все дети и подростки из Германии и Австрии до 18 лет, которые впервые заболели ретинобластомой и/или у которых нашли герминальную мутацию гена RB1 (мутация в зародышевой линии [зародышевая линия]) и они ещё не получали никакого лечения. Центральный исследовательский офис находится в университетской клинике г. Эссен. Руководитель – к.мед.н. Петра Темминг.
Кроме того для пациентов с наследственной формой ретинобластомы есть возможность попасть в европейский исследовательский протокол, который исследует причины появления вторичных опухолей после того, как ретинобластому успешно вылечили (исследовательский протокол „Скрининг вторичных опухолей у детей с наследственной ретинобластомой“). В рамках этого скринингового исследования детям один раз в год делают МРТ головы. Условия, по которым детей берут в этот протокол: наследственная форма ретинобластомы, дети во время лечения получали лучевую терапию, возраст ребёнка между 8 и 18 годами.
В рамках этого скринингового исследования детям один раз в год делают МРТ головы. Условия, по которым детей берут в этот протокол: наследственная форма ретинобластомы, дети во время лечения получали лучевую терапию, возраст ребёнка между 8 и 18 годами.
Сейчас планируется исследовательский протокол по эффективности химиотерпаии. Но он сможет стартовать только тогда, когда будет получено финансирование.
Какие шансы вылечиться от ретинобластомы?
Сегодня благодаря современным подходам в диагностике и в лечении вылечиваются более 95% детей с ретинобластомой. У детей с односторонней ретинобластомой остаётся один здоровый глаз без ухудшения зрения и они могут вести нормальный образ жизни. У большинства детей с двусторонней ретинобластомой также остаётся, как минимум, один глаз, который способен достаточно видеть.
По каждому отдельному ребёнку прогноз зависит в основном от того, на какой стадии болезни поставили диагноз ретинобластомы, и является ли ретинобластома врождённой (наследственная ретинобластома).
Если на момент диагноза опухоль не распространялась за пределы глаза, или за пределы двух глаз (специалисты в этом случае говорят об интраокулярной ретинобластоме), то болезнь лучше поддаётся лечению, чем запущенные ретинобластомы. Поэтому принципиально у них более благоприятный прогноз.
У детей с наследственной ретинобластомой в целом прогноз хуже, чем у детей с ненаследственной ретинобластомой. Это объясняется тем, что независимо от лечения у врождённых форм болезни есть генетическая [генетический] предрасположенность к тому, что в будущем ребёнок заболеет другим онкологическим заболеванием (вторичная злокачественная опухоль). Это может быть, например, остеосаркома, или саркомы мягких тканей. Этот риск ещё вырастает, если во время лечения ретинобластомы ребёнку давали облучение на глазное яблоко.
Примерно у 5% детей с врождённой ретинобластомой, которая изначально была односторонней, в течение полутора лет после первой болезни в другом глазу также вырастает ретинобластома.
Список литературы:
- Kaatsch P, Spix C: German Childhood Cancer Registry — Jahresbericht / Annual Report 2013/14 (1980-2013). Institut für Medizinische Biometrie, Epidemiologie und Informatik (IMBEI), Universitätsmedizin der Johannes Gutenberg-Universität Mainz 2014 [URI: http://www.kinderkrebsregister.de/ dkkr/ veroeffentlichungen/ jahresbericht/ jahresbericht-201314.html]
KAA2014
- Houston SK, Murray TG, Wolfe SQ, Fernandes CE: Current update on retinoblastoma. International ophthalmology clinics 2011, 51: 77 [PMID: 21139478]
HOU2011
- Shields CL, Shields JA: Intra-arterial chemotherapy for retinoblastoma: the beginning of a long journey. Clinical & experimental ophthalmology 2010, 38: 638 [PMID: 20584015]
SHI2010a
- Shields CL, Shields JA: Retinoblastoma management: advances in enucleation, intravenous chemoreduction, and intra-arterial chemotherapy. Current opinion in ophthalmology 2010, 21: 203 [PMID: 20224400]
SHI2010
- Lohmann D: Die Genetik des Retinoblastoms. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 31 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S31-33.pdf]
LOh3007
- Jurklies C: Das Retinoblastom — Diagnose und Therapie. WIR Informationsschrift der Aktion für krebskranke Kinder e.V. (Bonn) 2007, 1: 26 [URI: http://www.kinderkrebsstiftung.de/ fileadmin/ KKS/ files/ zeitschriftWIR/ 2007_1/ WIR_01_07_S26-31.pdf]
JUR2007
- Wieland R, Havers W: Retinoblastome, in: Gadner H, Gaedicke G, Niemeyer CH, Ritter J: Pädiatrische Hämatologie und Onkologie. Springer Medizin Verlag 2006, 823 [ISBN: 3540037020]
WIE2006
- Gutjahr P: Retinoblastome, in: Gutjahr P (Hrsg.): Krebs bei Kindern und Jugendlichen. Deutscher Ärzte-Verlag Köln 5. Aufl. 2004, 499 [ISBN: 3769104285]
GUT2004b
- Abramson DH, Frank CM: Second nonocular tumors in survivors of bilateral retinoblastoma: a possible age effect on radiation-related risk.
 Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627]
Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627]ABR1998
- Wong FL, Boice JD Jr, Abramson DH, Tarone RE, Kleinerman RA, Stovall M, Goldman MB, Seddon JM, Tarbell N, Fraumeni JF Jr, Li FP: Cancer incidence after retinoblastoma. Radiation dose and sarcoma risk. JAMA : the journal of the American Medical Association 1997, 278: 1262 [PMID: 9333268]
WON1997
- Imhof SM, Moll AC, Hofman P, Mourits MP, Schipper J, Tan KE: Second primary tumours in hereditary- and nonhereditary retinoblastoma patients treated with megavoltage external beam irradiation. Documenta ophthalmologica. Advances in ophthalmology 1997, 93: 337 [PMID: 9665291]
IMh2997
- Eng C, Li FP, Abramson DH, Ellsworth RM, Wong FL, Goldman MB, Seddon J, Tarbell N, Boice JD Jr: Mortality from second tumors among long-term survivors of retinoblastoma. Journal of the National Cancer Institute 1993, 85: 1121 [PMID: 8320741]
ENG1993
- Draper GJ, Sanders BM, Kingston JE: Second primary neoplasms in patients with retinoblastoma. British journal of cancer 1986, 53: 661 [PMID: 3718823]
DRA1986
Ретинобластома (краткая информация) — Retinoblastom (PDF-Datei)
16.04.2016
Инфекционные заболевания глаз: профилактика, симптомы, лечение. Что выбрать: капли или мазь?
Причиной инфекций глаз являются вредоносные микроорганизмы — бактерии, грибы и вирусы, которые попадают в глазное яблоко и окружающие его ткани, в том числе во внешнюю прозрачную часть глазного яблока (роговицу) и тонкую слизистую оболочку, которая выстилает глазное веко с внутренней стороны и переходит на глазное яблоко (конъюнктиву).
Симптомы инфекций глаз
Различают следующие частые симптомы инфекций глаз:
При малейшем подозрении на наличие инфекции глаз обратитесь к окулисту для проведения обследования глаз./imgs/2018/04/24/16/2241163/aa72b81a8ebae08a84a13bed2360cb102f9a837e.jpg) Попытки самостоятельной постановки диагноза могут привести к задержке начала эффективного лечения и потенциальной необратимой потере зрения.
Попытки самостоятельной постановки диагноза могут привести к задержке начала эффективного лечения и потенциальной необратимой потере зрения.
Если вы носите контактные линзы, необходимо их снять и носить очки до тех пор, пока вы не придете на прием к окулисту или терапевту для постановки диагноза и лечения.
Существует множество типов инфекций глаз, поэтому окулист или терапевт сначала должен определить тип инфекции глаз, чтобы назначить необходимое лечение.
Врач может взять образец ткани пораженной зоны глаза, чтобы определить наличие и тип инфекции. Это поможет назначить наиболее эффективное лечение, например, антибиотик, который уничтожает определенный тип бактерий, вызвавших инфекцию.
Типы инфекций глаз
Примеры вирусных, грибковых и бактериальных инфекций глаз:
Конъюнктивит
Конъюнктивит представляет собой наиболее распространенную острозаразную инфекцию глаз, которой часто подвержены дети в детских садах, школах и аналогичных средах. Педагогический состав, непосредственно работающий с маленькими детьми, также подвержен высокому риску заражения конъюнктивитом.
Самые распространенные виды конъюнктивита часто имеют вирусное или бактериальное происхождение. Младенцы могут приобрести инфекционный конъюнктивит (гонорейный и хламидийный конъюнктивит) в процессе рождения, если мать страдает заболеванием, передающимся половым путем.
Другие вирусные заболевания глаз (вирусный кератит)
Помимо конъюнктивита существуют и другие вирусные заболевания глаз, такие как офтальмогерпес, вызванный вирусом простого герпеса.
Грибковый кератит
Этот тип инфекции глаз стал широко известен миру в 2006 году, когда была установлена связь раствора для контактных линз (который в настоящее время больше не производится) со вспышкой заболевания среди носителей контактных линз.
Грибковая инфекция глаз была вызвана грибами рода фузариум (Fusarium), найденными в органических веществах. Эти и другие грибы могут проникнуть в глаза и другими способами, например, вследствие травмы, нанесенной веткой дерева.
Эти и другие грибы могут проникнуть в глаза и другими способами, например, вследствие травмы, нанесенной веткой дерева.
Акантамебный кератит
Носители контактных линз подвергаются повышенному риску воздействия паразитов, которые могут проникнуть в глаз и вызвать серьезную инфекцию, угрожающую зрению. Эта инфекция называется акантамебный кератит. Поэтому носители контактных линз должны соблюдать меры предосторожности, например, не заниматься плаванием в контактных линзах.
Если вы носите контактные линзы во время занятия плаванием или приема горячей ванны, обязательно снимите и продезинфицируйте линзы сразу после этого.
Носители контактных линз подвержены повышенному риску заболевания грибковыми и бактериальными глазными инфекциями, поэтому необходимо осуществлять должный уход за контактными линзами.
Трахома
Трахома — серьезная инфекция глаз, вызываемая хламидиями трахоматис (Chlamydia trachomatis),которая в некоторых географических регионах является основной причиной слепоты. Переносчиками возбудителей заболевания являются мухи, а причиной возникновения — низкая санитарная культура населения. При этом высок риск повторного инфицирования.
Обычно трахома поражает внутреннее веко, которое начинает рубцеваться. Рубцевание приводит к формированию «заворота» века, вследствие чего ресницы начинают тереться о роговицу и повреждать ее, что приводит к необратимой слепоте. Для лечения и предотвращения трахомы необходимо соблюдать правила личной гигиены, а также обеспечить доступность лекарственных средств, таких как оральные антибиотики.
Эндофтальмит
Эндофтальмит — серьезное заболевание внутренних оболочек глаза, вызванное бактериями. Самая распространенная причина эндофтальмита — травма глаза. Он также возникает в редких случаях как осложнение после операции на глазах, например, операции по удалению катаракты.
Чтобы предотвратить серьезную потерю зрения или даже слепоту, эндофтальмит требует срочного лечения сильными антибиотиками.
Осложнения вследствие инфекций глаз
В результате инфицирования на внутренней стороне верхнего и нижнего века может образоваться ячмень или халазион. Не следует тереть или «давить» ячмень, иначе это может привести к более серьезной инфекции — орбитальному целлюлиту.
Орбитальный целлюлит — это инфицирование мягких тканей, окружающих глазное яблоко. Это заболевание требует неотложного лечения, в противном случае оно может вызвать слепоту, менингит или даже смерть.
Инфицирование может привести к воспалению и непроходимости слезных каналов и в итоге — к дакриоциститу.
Инфекция может стать первопричиной язвы роговицы, которая представляет собой абсцесс на поверхности глаза. Без лечения язва роговицы может привести к значительной потере зрения.
Лечение инфекций глаз
К счастью, большинство бактериальных инфекций глаз подлежат эффективному лечению с применением отпускаемых по рецепту глазных капель, содержащих антибиотик, либо мазей и компрессов.
Многие вирусные инфекции глаз проходят сами по себе. В случае тяжелых вирусных инфекций глаз могут быть назначены антивирусные глазные капли. При некоторых вирусных инфекциях глаз требуется применять стероидные глазные капли с осторожностью, чтобы уменьшить сопровождающее заболевание воспаление.
В зависимости от первопричины инфекции глаз врач может назначить антибиотики или противовирусные препараты для перорального приема. Если вы наблюдаете ухудшение или изменение симптомов, немедленно обратитесь к окулисту или терапевту.
Как предотвратить инфекции глаз
Профилактика глазных инфекций осуществляется путем мытья рук перед прикосновением к глазам или векам, а также перед использованием контактных линз.
Если рядом с вами находится человек с покрасневшими глазами, не прикасайтесь к своим глазам, пока тщательно не вымоете руки.
Чтобы минимизировать вероятность бактериальных или вирусных инфекций глаз, не трите глаза, часто мойте руки в течение дня (особенно перед тем, как надеть или снять контактные линзы), часто стирайте полотенца и постельное белье, а также используйте антибактериальные средства для очищения рабочих поверхностей и других зон.
Page updated March 2021
Санатории для лечения органов зрения (глаз): цены на 2020 год
Нарушения зрения могут быть вызваны разными причинами. Многие из них спровоцированы в том числе переутомлением, стрессом, неумением расслабиться и постоянной работой с компьютером. Глазные болезни доставляют неудобство, дискомфорт, часто влекут за собой полную или частичную потерю зрения. Многие люди обращаются за врачебной помощью, когда замечают такие неприятные симптомы, как обильное слезотечение, резь, зуд, нечеткость и расплывчатость окружающих объектов. Своевременное посещение санатория позволит провести комплекс процедур, направленных на профилактику и лечение глазных болезней.
Российская курортология демонстрирует отличные результаты в профилактике и лечении болезней глаз. Соблюдение правильного режима сна и питания, расслабляющие и восстанавливающие процедуры помогут быстро и эффективно восстановить здоровье глаз. Посещение санаторно-курортных учреждений стоит гораздо дешевле комплексного лечения приобретенных хронических заболеваний и предупреждает болезни, требующие оперативного вмешательства.
Показания
Показаниями для посещения санаторно-курортных учреждений являются:
- Катаракта;
- Глаукома;
- Атрофия зрительного нерва;
- Заболевания сетчатки глаза;
- Дистрофия;
- Нарушения рефракции;
- Хронический конъюнктивит, блефарит, ячмень;
- Астигматизм, астенопия, близорукость.
Противопоказания
Посещение санаторно-курортных учреждений противопоказано лицам, страдающим следующими заболеваниями:
- Заболевания глаз в острой форме;
- Период обострения инфекционных и воспалительных процессов;
- Туберкулез;
- Гнойные и заразные заболевания глаз;
- Злокачественные новообразования;
- Психические расстройства средней и тяжелой стадии.

Распространенные заболевания глаз у детей | Институт глаза Дина МакГи
Амблиопия (Ленивый глаз)
Амблиопия, также известная как «ленивый глаз», — это состояние, при котором один или оба глаза не развивают нормальное зрение из-за различных факторов, которые вызывают ненормальную работу зрительной части мозга. Это ослабляет глаза и может привести к долгосрочным проблемам со зрением. При раннем обнаружении амблиопия обычно хорошо поддается лечению. Терапия амблиопии может включать очки, пластырь, глазные капли и иногда хирургическое вмешательство.Щелкните здесь, чтобы узнать больше об амблиопии.
Астигматизм-дальнозоркость-близорукость
Эти три состояния, или аномалии рефракции, являются наиболее распространенными проблемами зрения у детей и взрослых и чаще всего вызваны аномалиями на поверхности глаза, которые препятствуют правильной фокусировке света на сетчатке. Щелкните здесь, чтобы узнать больше об этих аномалиях рефракции.
Разрывание детства / Epiphora
Эпифора — это термин, обозначающий чрезмерное слезотечение.Эпифора в детстве часто отмечается вскоре после рождения, но может быть приобретена позже. Когда это отмечается в младенчестве, это обычно связано с закупоркой дренажной системы слезы. Этот тип слезотечения часто проходит спонтанно к 6–12 месяцам. Медикаментозное лечение включает массаж слезного мешка и глазные капли, но если слезотечение не проходит, может потребоваться хирургическое зондирование дренажной системы. К другим редким причинам слезоточивости у детей относятся детская глаукома и заболевания глазной поверхности.
Кортикальное нарушение зрения
Кортикальное нарушение зрения (CVI) — потеря зрения из-за любой аномалии зрительного центра в головном мозге.Глаза в норме, но центр визуальной интерпретации в мозгу не функционирует должным образом и мешает нормальному зрению.
Аномалии развития
Во время развития плода могут возникнуть аномалии зрительной системы. Некоторые аномалии развития включают колобому, микрофтальм (маленький глаз) и гипоплазию зрительного нерва. Эти отклонения часто приводят к потере зрения.
Некоторые аномалии развития включают колобому, микрофтальм (маленький глаз) и гипоплазию зрительного нерва. Эти отклонения часто приводят к потере зрения.
Двойное зрение
Двоение в глазах (диплопия) обычно вызвано смещением глаз (косоглазие), из-за которого человек видит объект в двух разных местах одновременно.Объект можно перемещать по горизонтали, вертикали или диагонали. Двоение в глазах может быть следствием многих состояний, и его следует оценивать в момент возникновения. Лечение двоения в глазах может включать в себя призматические очки, операцию по поводу косоглазия или инъекции ботокса.
Генетическая болезнь глаз
Многие глазные болезни имеют известную генетическую аномалию. Эти заболевания часто передаются по наследству, и часто есть другие члены семьи, которые перенесли это заболевание. В случае известного наследственного заболевания глаз в семье важно раннее обследование.В глазном институте Дина МакГи есть офтальмолог-генетик, который регулярно принимает пациентов в клинике.
Нистагм
Нистагм — это непроизвольное ритмическое колебание глаз. Движения глаз могут быть из стороны в сторону, вверх и вниз или вращаться. Нистагм может присутствовать при рождении или приобретаться позже. Это может быть следствием неправильной фиксации бинокля в раннем возрасте, а также может сопровождать ряд глазных заболеваний и неврологических заболеваний.
Детская катаракта
Катаракта — это помутнение или помутнение обычно прозрачного хрусталика глаза.В зависимости от размера и расположения катаракта может мешать прохождению света к сетчатке и вызывать помутнение зрения. Катаракта обычно связана с пожилыми людьми, но катаракта может возникнуть при рождении или в детстве. Раннее обнаружение и лечение катаракты имеют решающее значение у младенцев и детей раннего возраста для восстановления нормального зрительного развития. Белая область в зрачке и смещение глаза могут быть признаком катаракты.
Детская катаракта, значительно затрудняющая зрение, требует хирургического вмешательства.Пациентам впоследствии требуется лечение очками, бифокальными очками или контактными линзами и повязкой на глаза. Часто детская катаракта приводит к некоторой степени «ленивого глаза» (амблиопии) и косоглазия.
Детская глаукома
Глаукома — это состояние, связанное с высоким давлением в глазу. Это давление может повредить зрительный нерв, который имеет решающее значение для зрения, что приведет к необратимой потере зрения. Детская глаукома — это редкое заболевание, которое может проявляться у новорожденных или в детстве.Признаки и симптомы детской глаукомы включают помутнение роговицы, слезотечение, частое моргание, светочувствительность и покраснение глаз.
Детский птоз (опущенное веко)
Птоз, или опущение верхнего века, встречается как у детей, так и у взрослых. Дети могут родиться с птозом (врожденным) или приобрести его в детстве. Спровоцировать его также могут неврологические заболевания.
Птоз вызывается слабостью мышцы, поднимающей веко. Опущенное веко может блокировать свет, проходящий к сетчатке в задней части глаза, и / или создавать значительный астигматизм, который приводит к размытому изображению в пораженном глазу.Эти ситуации вызывают ленивый глаз (амблиопию) и, если их не лечить, могут привести к необратимой потере зрения. Кроме того, из-за опущенного века у детей может развиться положение головы с приподнятым подбородком. Если птоз значительный, может потребоваться хирургическая коррекция.
Ретинопатия недоношенных (РН)
Ретинопатия недоношенных (РН) — это заболевание глаз, которое встречается у некоторых недоношенных детей. Это результат аномального развития кровеносных сосудов сетчатки. ROP прогрессирует, начинается с легких изменений и иногда прогрессирует до серьезных, угрожающих зрению изменений.У большинства младенцев с ROP выздоравливает самопроизвольно, но у некоторых развиваются серьезные изменения, требующие лечения лазером или инъекций лекарств в глаза.
Осложнения ROP могут включать косоглазие (смещение глаз), миопию (близорукость), катаракту и, в тяжелых случаях, слепоту из-за отслоения сетчатки. Недоношенные дети с риском РН выявляются в больнице и включаются в стандартный протокол скрининга.
Косоглазие (скрещенные глаза)
Косоглазие — это термин, обозначающий смещение глаз, при котором глаз может быть повернут внутрь, наружу, вверх или вниз.Косоглазие у детей может привести к появлению ленивого глаза (амблиопии) и необратимой потере зрения, если лечение откладывается. Взрослые и дети старшего возраста часто испытывают двоение в глазах (диплопию). В зависимости от типа и причины косоглазия лечение может включать очки, призмы, хирургическое вмешательство, инъекцию ботокса или терапию наложением повязок на глаза. Щелкните здесь, чтобы узнать больше о косоглазии.
Специалисты по детской офтальмологии в Глазном институте Дина Макги
Если вы обеспокоены тем, что ваш ребенок может страдать от одной из этих распространенных педиатрических проблем с глазами, мы настоятельно рекомендуем вам записаться на прием к одному из наших детских офтальмологов, чтобы ваш ребенок прошел тщательное педиатрическое обследование глаз.
Просмотрите наш онлайн-каталог, чтобы найти ближайшего к вам врача, или позвоните по телефону 405.271.1094 или 800.787.9016, чтобы записаться на прием.
Справочник по детским глазным болезням
Справочник по распространенным детским глазным болезням
Офтальмологи рекомендуют детям проходить первый комплексный осмотр глаз с шести месяцев, чтобы убедиться, что их глаза развиваются нормально. После этого первого посещения рекомендуется привести вашего ребенка на второй глазной осмотр в возрасте 3-5 лет, а затем еще раз перед тем, как он пойдет в первый класс.
По мере взросления ребенка ежегодные осмотры имеют решающее значение для обеспечения нормального развития его глаз и выявления любых изменений в зрении или здоровье глаз.
Важное примечание: Проверки зрения, проводимые школами, НЕ заменяют всестороннюю проверку зрения — глазные болезни и многие проблемы со зрением не могут быть выявлены с помощью проверки.
Офтальмологи используют специальные клинические и диагностические инструменты и оценки для определения здоровья глаз и зрительных способностей вашего ребенка.
Детское развитие и видение
«уязвимый период»
Развитие глаз начинается в утробе матери и продолжается в детстве и подростковом возрасте. Развитие хорошего зрения имеет решающее значение в первые шесть лет жизни ребенка. Это время считается «уязвимым периодом», потому что это время, когда дети наиболее уязвимы к разрушительным изменениям зрения.
Многие проблемы со зрением, угрожающие зрению, могут возникнуть в результате глазных болезней или травм глаза, которые происходят в первые шесть лет жизни ребенка.
Маленькие дети могут не сообщать, если чувствуют, что что-то не так — просто потому, что не осознают , что что-то не так!
Родителям важно обращать внимание на признаки того, что их ребенок может иметь проблемы со здоровьем или зрением.
Признаки, которые могут указывать на заболевание глаз:
- Расплывчатое зрение
- Повороты глаз
- Покраснение глаз
- Слезотечение
- Частое мигание
- Затруднения в распознавании знакомых предметов
- Затруднения в поддержании зрительного контакта
- Непереносимость яркого солнечного света
- Трудности фокусировки
- Снижение периферического зрения
- Частые спотыкания и падения
- Особые предпочтения по цвету
- Предпочтение смотреть на огни
- Необычное визуальное поведение
- Зрительные отклики с задержкой
Чем раньше проблема будет обнаружена, тем быстрее ее можно будет диагностировать и вылечить, что приведет к увеличению положительных результатов.
Детские глазные болезни
Врожденная катаракта
Врожденная катаракта — это помутнение естественного хрусталика глаза, которое присутствует при рождении. Детская катаракта развивается на первом году жизни. Однако, поскольку многие случаи врожденной катаракты не обнаруживаются при рождении и обнаруживаются в течение первого года жизни, эти два названия относятся к одному и тому же заболеванию глаз и обычно используются окулистами как синонимы.
Детская катаракта, хотя и встречается редко, является одной из наиболее частых причин слепоты и серьезных нарушений зрения у детей:
- 20% случаев слепоты у детей во всем мире вызвано катарактой
- 200 000 детей во всем мире ослепли из-за катаракты
- 20 000–40 000 детей рождаются ежегодно с врожденной катарактой
Катаракта обычно выглядит как белое пятно на зрачке и делает зрение затуманенным, как если бы вы смотрели через грязное окно.Степень тяжести может варьироваться от визуально незначительной до серьезной потери зрения.
Младенцы могут родиться с врожденной катарактой, если в утробе матери присутствует одно из следующих условий:
- Корь или краснуха — наиболее частая причина
- Генетика
- Проблемы с обменом веществ
- Травма
- Диабет
- Инфекция
- Воспаление
- Лекарственная реакция на антибиотики, такие как тетрациклин
Другие риски включают, если мать контактирует с любым из следующих заболеваний во время беременности:
- Рубеола
- Ветряная оспа
- Цитомегаловирус
- Простой герпес
- Опоясывающий лишай
- Полиомиелит
- Грипп
- Вирус Эпштейна-Барра
- Сифилис
- Токсоплазмоз
Врожденная катаракта требует раннего вмешательства для предотвращения развития других проблем со зрением, таких как амблиопия или «ленивый глаз». Ленивый глаз вызывает смещение глаз и ухудшение зрения, что может повлиять на способность к обучению, внешний вид и самооценку ребенка.
Ленивый глаз вызывает смещение глаз и ухудшение зрения, что может повлиять на способность к обучению, внешний вид и самооценку ребенка.
Как лечат врожденную катаракту?
Плотность и расположение катаракты определяют соответствующий план лечения. Если катаракта тяжелая, в младенчестве рекомендуется хирургическое вмешательство для восстановления нормального развития зрения и предотвращения таких проблем со зрением, как амблиопия.
Другие виды лечения, с хирургическим вмешательством или без него, включают очки, контактные линзы, бифокальные очки и повязку на глаза.
Детская катаракта
Детская катаракта диагностируется у младенцев старшего возраста и детей. Хотя в некоторых случаях детская катаракта фактически является ранее не обнаруженной врожденной катарактой, около 40 процентов детской катаракты развивается в результате травмы глаза, такой как сильный удар.
Врожденная и детская глаукома
Врожденная и детская глаукома — это редкое заболевание, которое встречается у 2,3 на 100 000 новорожденных и детей и вызывается высоким давлением в глазу.Высокое давление вызвано дефектом дренажного угла в глазу, что препятствует эффективному оттоку водной жидкости из глаза. Высокое глазное давление может вызвать повреждение зрительного нерва, что может привести к необратимой потере зрения.
Симптомы включают:
- Мутная роговица
- Покраснение глаз
- Светочувствительность
- Слезотечение
- Частое мигание
Ретинобластома
Ретинобластома — редкая форма рака глаза, которая встречается у 1 из 14 000–18 000 живорождений.
- Ретинобластомы составляют 3% всех злокачественных новообразований у детей.
- Две трети диагностированы до двух лет, а 95% — до пяти лет.
- Повышенная распространенность в Африке и Индии, а также среди детей коренных американцев.

Во многих случаях первым признаком рака является косоглазие или на фотографиях один или оба зрачка белые, а не красные. Хотя есть много причин, по которым зрачки выглядят белыми на фотографиях со вспышкой, этот рак следует исключить путем тщательного осмотра зрения.При обнаружении опухоли глаз обычно удаляют.
Важно отметить, что эта форма рака передается по наследству — если ретинобластома встречается в семье, очень важно регулярно приводить ребенка на осмотр глаз, чтобы обеспечить наблюдение за здоровым развитием глаз.
Колобома
Колобома — это генетическое заболевание, которое возникает, когда глаза ребенка развиваются во время внутриутробного развития. При этом заболевании развивающийся глаз не закрывается вокруг центрального шва, что может вызвать разрыв во многих структурах глаза — радужной оболочке, макуле, роговице, зрительном нерве, хрусталике, сосудистой оболочке или веке.
Это редкое заболевание встречается примерно у 1 из 100 000 рождений.
Симптомы включают:
- Плохое зрение
- Непереносимость яркого солнечного света
- Трудности фокусировки
- Снижение периферического зрения
Колобома может вызывать другие проблемы со здоровьем, такие как глаукома и отслоение сетчатки из-за повышенной уязвимости глаза к высокому внутриглазному давлению или слабого прикрепления к сетчатке, в зависимости от местоположения колобомы.
В настоящее время не существует лечения для закрытия разрыва, но с помощью регулярных осмотров зрения и надлежащего лечения потерю зрения можно предотвратить.
Ретинопатия недоношенных (РН)
Ретинопатия недоношенных, также называемая ретролентальной фиброплазией (RLF) и синдромом Терри, — это заболевание, которое поражает детей, родившихся преждевременно, до 32 недель беременности и получивших кислородную терапию по поводу преждевременного развития легких.
Ежегодно 32 000 младенцев во всем мире слепнут или развивают серьезные нарушения зрения из-за ROP.
Ретинопатия недоношенных — это прогрессирующее заболевание глаз, вызванное аномальным развитием кровеносных сосудов сетчатки, которое может вызвать угрожающие зрению осложнения, такие как:
- Миопия (близорукость)
- Косоглазие (перекос глаз)
- Катаракта (помутнение хрусталика)
- Отслоение сетчатки (вызывает слепоту)
В то время как у большинства младенцев наблюдается спонтанное улучшение, в более тяжелых случаях младенцам потребуется лазерное лечение.
Факторы риска
- Недоношенность (до 32 недель беременности)
- Низкая масса тела при рождении (2,76 фунта)
- Высокое воздействие кислорода
- Различные виды инфекций
- Пороки сердца
Пигментный ретинит
Пигментный ретинит (ПП) — редкое генетическое заболевание глаз, которое вызывает потерю зрения. Это поражает примерно 1 из 4000 детей во всем мире, и является одной из наиболее часто встречающихся форм наследственной дегенерации сетчатки.
Пигментный ретинит вызывает повреждение сетчатки в результате разрушения и дегенерации клеток сетчатки.
На начальной стадии дегенерация клеток начинается в части сетчатки, отвечающей за средне-периферическое зрение, вызывая снижение ночного видения (никталопию), потерю среднего периферического поля зрения и трудности со зрением при слабом освещении. Быстрое прогрессирование болезни продолжает разрушать клетки в центральном поле зрения, что приводит к туннельному зрению, снижению остроты зрения и потере цветового зрения.
Развитие РПЖ вызывает симптомы в обоих глазах с одинаковой скоростью.
На более поздних стадиях РП вызывает чувствительность к яркому свету из-за появления ярких бликов (светобоязнь) и появления мигающих, мерцающих или кружащихся огней в поле зрения (фотопсия).
Симптомы RP, обычно проявляющиеся в детстве:
- Слабое зрение ночью
- Затруднения при адаптации к изменениям освещения
- Чувствительность к яркому свету (светобоязнь)
- Снижение периферического зрения, ведущее к туннельному зрению
- Снижение остроты зрения
- Снижение цветового зрения
- Частые спотыкания и падения
- Фотопсия (мигающие / кружащиеся / мерцающие огни)
- Развитие костных спикул на глазном дне
- Размытие зрения
- Плохое цветоделение
- Потеря центрального зрения
- Возможная слепота
Поскольку РП может возникать в результате ряда генных мутаций, его прогрессирование может отличаться от человека к человеку — в некоторых случаях центральное зрение не затрагивается, пока человек не достигнет 50 лет, в то время как в других случаях люди испытывают значительную потерю зрения в ранняя зрелость.В конце концов, большинство людей с РП теряют значительную часть своего зрения.
Обработка RP
В настоящее время нет лекарства от РП. Когда детям впервые ставят диагноз RP, их обычно направляют к специалисту по слабовидению для дальнейшего обследования. Многим детям нужны приспособления для слабовидящих, которые увеличивают существующее центральное зрение, расширяют поле зрения и устраняют блики.
Ряд устройств для слабовидящих был разработан для поддержки детей и взрослых с RP:
- Компьютерные программы, предназначенные для чтения текста
- Телевизоры, отображающие текст
- Переносные осветительные устройства, обеспечивающие комфортное освещение для зрения
- Тренировка мобильности для использования трости или собаки-поводыря
- Сканирование глаз для оптимизации существующего зрения
Многие родители детей с РПЖ обеспокоены тем, когда их ребенку может потребоваться поддержка трости или собаки-поводыря. Регулярные осмотры зрения позволят правильно оценить прогрессирование РПЖ и будут способствовать принятию обоснованных решений об услугах по лечению слабовидящих.
Регулярные осмотры зрения позволят правильно оценить прогрессирование РПЖ и будут способствовать принятию обоснованных решений об услугах по лечению слабовидящих.
Диабетическая ретинопатия
Диабетическая ретинопатия может поражать детей с диабетом. Это заболевание вызывает повреждение сетчатки, которое может привести к нечеткому или искаженному зрению и даже к необратимой потере зрения, если не лечить эффективно.
В исследовании, проведенном с участием более 4000 детей, следующий процент детей заболел диабетической ретинопатией в течение шести лет после того, как им был поставлен диагноз диабета:
- 20% детей в возрасте до 18 лет с диабетом 1 типа (СД1)
- 9% детей с сахарным диабетом 2 типа (СД2)
В другом исследовании, проведенном Мичиганским университетом, были собраны данные у 2240 детей с СД1 и 1768 детей с СД2:
- 20.1% детей с СД1 и
- У 7,2% детей с СД2 развилась диабетическая ретинопатия в течение 3 лет после первоначального диагноза диабета.
Заболевание тесно связано с уровнем глюкозы в крови и, по-видимому, у детей с СД1 прогрессирует быстрее, чем с СД2.
Факторы риска
- Для СД1: возраст на момент установления диагноза диабета — риск увеличивается на 4,6% каждый год
- Для СД2: мужской пол увеличивает риск более чем вдвое
Все дети старше 12 лет, у которых был диагностирован диабет, должны регулярно проходить обследование. Если диабет плохо контролируется, детей следует обследовать еще раньше в детстве.
Хотя обычно симптомы отсутствуют до тех пор, пока болезнь не прогрессирует, раннее выявление возможно с помощью регулярных обследований диабетической ретинопатии, что предотвратит или уменьшит потерю зрения.
Диабетическая ретинопатия обычно лечится хирургическим путем и лазерным лечением.
Гипоплазия зрительного нерва
Гипоплазия зрительного нерва (ONH) — это врожденное заболевание, которое возникает при неполном развитии (гипоплазии) зрительных нервов — нервов, которые переносят визуальную информацию от сетчатки глаза в мозг.
Причина ONH до сих пор не выяснена. У большинства людей с ДГН наблюдаются аномальные движения глаз (нистагм). Это расстройство может варьироваться по степени тяжести — от неспособности воспринимать свет до незатронутого функционального зрения, а иногда и полного зрения на один глаз.
Кроме того, дети с ОНГ страдают по-разному — некоторые хорошо учатся в школе, у других есть проблемы с обучением или задержки в развитии.
Кортикальное нарушение зрения
Корковое нарушение зрения (CVI) может быть результатом повреждения головного мозга , порока развития мозга, инфекции, припадка или любой другой неврологической проблемы, которая влияет на зрительную часть мозга.
Ребенок с ХВН обычно имеет нормальное строение глаз. Основная проблема, вызванная CVI, заключается в том, что визуальная информация, которая отправляется из глаза в мозг, не обрабатывается точно из-за нарушения функции мозга.
Симптомы CVI:
- Особые предпочтения по цвету
- Предпочтение смотреть на огни
- Необычное визуальное поведение
- Отложенный визуальный ответ (задержка)
- Улучшенное зрение для движущихся объектов
- Улучшенное зрение для близких предметов
- Аномалии поля зрения
- Затруднения в распознавании незнакомых зрительных стимулов
Многие дети с ХВН успешно восстанавливают зрение по мере развития новых нейронных связей для восстановления после первоначальной травмы или недостаточности.
Если вы считаете, что у вашего ребенка могут проявляться симптомы заболевания глаз или проблемы со зрением, как можно скорее запланируйте осмотр глаз для всестороннего обследования. Будьте готовы сообщить своему офтальмологу обо всех замеченных вами признаках, а также о семейном анамнезе глазных болезней и соответствующих деталях беременности и родов, а также любой другой важной информации.
Если ваш ребенок не достиг важных вех в развитии или кажется, что он не видит, как можно было бы ожидать для его возраста, важно назначить офтальмологический осмотр, чтобы исключить какие-либо заболевания глаз.
Пройдя комплексное обследование зрения, ваш врач сможет определить любые признаки болезни или проблемы со зрением. Ваш глазной врач также посоветует наилучшее лечение любого обнаруженного состояния.
Общие проблемы со зрением у детей
Ключевые моменты, которые следует помнить об общих проблемах со зрением у детей
- Общие проблемы со зрением включают повернутые глаза (косоглазие), небольшой отек века (халязион), ленивый глаз (амблиопия) и необходимость в сильных очках в раннем возрасте (нарушение рефракции)
- Обратитесь к семейному врачу, если вас беспокоят глаза
Косоглазие (косоглазие)
Косоглазие может быть известно как повернутый взгляд, косоглазие, косоглазие или ленивый взгляд.Косоглазие возникает, когда глаза смотрят в разные стороны. Когда один глаз прямой, другой может указывать внутрь, наружу, вверх или вниз. Это может быть заметно постоянно, а может приходить и уходить. Он может присутствовать при рождении или появиться позже. У младенцев и детей с косоглазием зрение повернутым глазом не будет развиваться нормально. Дети не перерастают косоглазие. Лечение наиболее эффективно, когда оно начинается в раннем возрасте, и может включать очки, пластырь, упражнения или хирургическое вмешательство и обычно представляет собой комбинацию перечисленного.
Лечение проводится офтальмологом (окулистом) и ортоптиком (специалистом по оценке, диагностике и лечению определенных проблем со зрением).
Цели лечения косоглазия:
- хорошее зрение обоими глазами
- хороший внешний вид
- координированные глаза (то есть восприятие глубины)
Амблиопия
Амблиопия возникает, когда один глаз становится ленивым из-за того, что не получает столь четкого изображения, как другой глаз. Наиболее частыми причинами амблиопии являются косоглазие, аномалия рефракции (неправильная сила фокусировки), птоз (опущенное веко) и катаракта (помутнение или помутнение хрусталика). Если не лечить, это может привести к очень плохому зрению. Лечение амблиопии — наложение заплат и / или очков. Зрение часто можно улучшить, если начать лечение в раннем возрасте.
Наиболее частыми причинами амблиопии являются косоглазие, аномалия рефракции (неправильная сила фокусировки), птоз (опущенное веко) и катаракта (помутнение или помутнение хрусталика). Если не лечить, это может привести к очень плохому зрению. Лечение амблиопии — наложение заплат и / или очков. Зрение часто можно улучшить, если начать лечение в раннем возрасте.
Халазион
Халазион — это небольшая опухоль века, возникающая при закупорке желез верхнего или нижнего века. Может появиться припухлость и покраснение века, иногда может появиться желтоватая слизь.У вашего ребенка может быть много халазий на веках одновременно, и это может произойти в одном или обоих глазах.
Отведите ребенка к семейному врачу, который порекомендует ему начальное лечение. Если через 3-4 месяца лечения не наступит улучшение, необходимо обратиться к офтальмологу (офтальмологу).
Если халязия настолько велика, что покрывает центр зрачка вашего ребенка (черная центральная часть глаза), это может повлиять на зрение вашего ребенка. Ваш семейный врач должен направить вас к офтальмологу.
Блокировка слезного протока (эпифора)
Эпифора или слезотечение могут возникнуть, если канал, отводящий слезы от глаза к носу, будет заблокирован. Во многих случаях закупорка слезных протоков проходит сама по себе, но если этого не происходит в течение 12 месяцев или частые инфекции становятся проблемой, может потребоваться небольшая хирургическая процедура. Закупорка слезных протоков — не единственная причина слезотечения, поэтому рекомендуется пройти обследование.
Знаки, на которые стоит обратить внимание для
Иногда серьезные заболевания могут иметь признаки и симптомы, подобные описанным выше.По этой причине следует обследовать детей с подозрением на проблемы со зрением.
Обратитесь к семейному врачу, если вас беспокоят глаза вашего ребенка, особенно если:
- один или оба зрачка имеют необычный или белый цвет — это можно заметить на фотографиях
- Постоянное слезотечение или выделения из глаз ребенка
- кажется, что один глаз часто поворачивается, или кажется, что глаза плохо двигаются
- высокая чувствительность к свету или бликам
- голова вашего ребенка всегда наклонена / повернута набок
- Ваш ребенок сидит рядом с телевизором и держит книги / пазлы на очень близком расстоянии
- глаза вашего ребенка не выглядят одинаково (например, один глаз больше другого)
Регулярное обследование на предмет проблем со зрением
В Новой Зеландии скрининг на некоторые проблемы со зрением проводится вскоре после рождения, а затем примерно в возрасте 4 лет в рамках школьной проверки B4. Если ваш ребенок пропустил обследование, важно, чтобы он прошел это обследование в первый год обучения в школе. Свяжитесь со школой, в которой учится ваш ребенок, и убедитесь, что специалист по слухопротезированию проверит вашего ребенка при следующем посещении. Этот скрининг не позволяет выявить все проблемы со зрением.
Если ваш ребенок пропустил обследование, важно, чтобы он прошел это обследование в первый год обучения в школе. Свяжитесь со школой, в которой учится ваш ребенок, и убедитесь, что специалист по слухопротезированию проверит вашего ребенка при следующем посещении. Этот скрининг не позволяет выявить все проблемы со зрением.
Если у вас есть вопросы о проверке зрения вашего ребенка, позвоните в бесплатную круглосуточную консультационную службу Министерства здравоохранения по телефону Healthline (0800 611 116) или поговорите со специалистом по слуховым аппаратам, который проверял вашего ребенка, окулистом, офтальмологом или вашим семейным врачом. .
Полный глазной тест рекомендуется всем младенцам и детям, если он:
- вывернутый глаз (косоглазие)
- ленивый глаз (амблиопия)
- крепкие очки в раннем возрасте (ошибка рефракции)
- преждевременные роды (срок беременности 30 недель)
- задержка развития
Если ничего из вышеперечисленного не применимо к вашему ребенку, но в семейном анамнезе есть обращенные глаза, ленивые глаза или сильные очки в раннем возрасте, то идеальным временем для проверки вашего зрения является возраст от 2 до 2 лет. полтора и 3 года.В этом возрасте ваш ребенок будет достаточно взрослым для очень точной проверки зрения, и еще достаточно рано, чтобы справиться с любыми проблемами.
Не забудьте обратиться к семейному врачу, если у вас есть другие опасения по поводу глаз вашего ребенка.
5 распространенных проблем со зрением у малышей
Детские годы имеют решающее значение для развития здорового зрения и навыков, необходимых для обучения и взаимодействия с другими. Поддержание визуального здоровья вашего малыша предполагает соблюдение мер предосторожности, распознавание симптомов проблем со зрением и знание того, когда следует обратиться к окулисту для возможного лечения.
Итак, каковы наиболее распространенные проблемы со зрением у детей ясельного возраста? Как распознать симптомы глазных болезней у малыша? Это руководство поможет вам понять, как поддерживать визуальное развитие вашего ребенка.
ОЧИЩАЕТСЯ ЛИ ВАШ РЕБЕНОК ТРУДНО ВИДИТ? Проконсультируйтесь с ближайшим к вам детским глазным врачом .
5 Общие проблемы со зрением у малышей
Малыши могут столкнуться с множеством проблем со зрением. Вот некоторые из наиболее распространенных проблем со зрением у детей ясельного возраста и их причины:
Глазная аллергия может поражать всех, включая детей ясельного возраста. Глазная аллергия вызвана такими вещами, как перхоть домашних животных, растения / пыльца и плесень. Если вы заметили, что глаза вашего малыша слезятся, выглядят сухими или раздраженными, это может быть признаком аллергии.
Конъюнктивит ( розовый глаз ) чрезвычайно часто встречается у детей. Существует три различных типа конъюнктивита, которые имеют разные причины:
Бактериальный конъюнктивит вызывается бактериями и может вызвать серьезное повреждение глаза, если его не лечить.
Вирусный конъюнктивит вызывается вирусами, например, простудой.
Аллергический конъюнктивит вызывается раздражителями, такими как перхоть домашних животных, плесень и пыльца. Он может обостриться в те сезоны, когда у вашего малыша есть аллергия.
Амблиопия ( ленивый глаз ) — это заболевание, которое обычно начинается в младенчестве и раннем детстве. Это нарушение влияет на остроту зрения и влияет на развитие зрения.Его следует лечить немедленно, так как игнорирование может вызвать долгосрочные проблемы со зрением.

Ошибки рефракции , такие как астигматизм , дальнозоркость (дальнозоркость) и миопия (близорукость) очень распространены среди малышей и детей. Эти ошибки можно исправить с помощью очков, выписанных окулистом.
Косоглазие ( косоглазие ) возникает, когда глаза не двигаются в унисон или не выравниваются в одном направлении.
Если вы считаете, что ваш ребенок испытывает какие-либо из этих проблем, пора записаться на прием к его окулисту.
СМОТРИТЕ СВЯЗАННО: Руководство по проблемам со зрением у детей
Симптомы проблем со зрением у детей ясельного возраста
Проблемы со зрением, подобные перечисленным выше, часто встречаются у детей ясельного возраста, но они вряд ли смогут определить проблему по сами — особенно если они еще не заговорили. Из-за этого коммуникационного барьера для вас, как для родителей, важно уметь определять признаки и симптомы проблем со зрением у вашего малыша.
Некоторые признаки, которые могут указывать на проблемы с глазами у детей ясельного возраста:
Чувствительность к свету — в помещении и на улице
Избегать занятий, связанных с раскрашиванием, головоломками и подробными деталями
Прикрытие одного или обоих глаз
Глаза опущены или смещены
Слишком пристальный взгляд на такие предметы, как книги
Прищуривание или чрезмерная коррекция глаз при взгляде на предметы
Постоянное трение глаз
Поворот глаза
Наклон головы
Неповоротливость
Сначала эти симптомы могут показаться незначительными, но они могут указывать на более серьезные проблемы.В любом случае лучше проконсультироваться с глазным врачом вашего ребенка, чтобы оценить его симптомы.
Признаки того, что вашему малышу нужны очки
Если симптомы вашего малыша включают косоглазие, поднесение предметов очень близко к лицу или наклон головы, ему могут понадобиться очки .
Осмотр глаз важен для всех, но особенно для детей. Эксперты рекомендуют ребенку пройти первое комплексное обследование зрения в возрасте 6 месяцев, чтобы убедиться, что его зрение развивается должным образом.После этого детям следует проверять глаза в 3 года, а затем еще раз в 5-6 лет.
Полное обследование зрения, проводимое оптометристом или офтальмологом, — единственный способ точно узнать, нужны ли вашему малышу очки. Если у вашего ребенка развивается глазное заболевание, ему, возможно, придется посещать глазного врача чаще, чем это рекомендуется.
СМОТРИТЕ СВЯЗАННО: Осмотр глаз для детей: почему они важны
Профилактика и уход за глазными травмами
Дети склонны к травмам, особенно в области глаз и вокруг них.Важно соблюдать меры предосторожности, чтобы избежать травм глаз у малышей, и знать, как правильно за ними ухаживать в случае нанесения какого-либо вреда.
Предотвращение травм глаз
Маленькие дети уязвимы по отношению к своему окружению и нуждаются в постоянном присмотре. Следующие советы помогут предотвратить травму глаз у ребенка:
Храните химикаты, спреи и чистящие средства в безопасных и недоступных местах. Если вы храните эти предметы под раковиной, не забудьте установить замок от детей на шкаф (а).
Купите и используйте игрушки, которые подходят для возраста вашего ребенка.
Закройте острые углы и установите защитные ворота вверху и внизу лестницы.
Убедитесь, что вы используете автокресло подходящего размера для вашего ребенка.
Обеспечьте дополнительный контроль, когда вы занимаетесь декоративно-прикладным искусством с малышом.
Уход за глазными травмами
Даже при самом тщательном наблюдении травмы глаз все равно могут случиться. Если ваш малыш действительно получил травму, помните следующие советы:
Если ваш малыш действительно получил травму, помните следующие советы:
Всегда обращайтесь за медицинской помощью при травмах глаз. Незначительные травмы могут перерасти в более серьезные проблемы, если с ними не лечить должным образом.
Не удалять мусор. Если что-то попалось вашему ребенку в глаза, поднимите его крышку и попросите его несколько раз моргнуть. Если они не могут вымыть мусор слезами, важно обратиться за медицинской помощью.
Воздержитесь от нанесения лекарств или мази на глаза, если вам не было рекомендовано сделать это с медицинской точки зрения.
Никогда не давите, не трите и не касайтесь глаз.
Колотые раны и порезы следует осторожно прикрыть перед обращением за медицинской помощью.
Не промывать глаза водой, если они не подверглись воздействию химикатов.
Система зрения для детей ясельного возраста все еще развивается, поэтому серьезные травмы, наряду с нарушениями и аномалиями рефракции, могут серьезно повлиять на здоровье зрения вашего ребенка в долгосрочной перспективе. Если вы обнаружите какие-либо проблемы со зрением у своего малыша, лучше всего как можно скорее обратиться к офтальмологу и проконсультироваться с ним.
СВЯЗАННАЯ ЧТЕНИЕ: Отек глаз у детей раннего возраста
Страница обновлена в январе 2021 г.
Выявление генетических заболеваний глаз у детей
Комитет по генетическим заболеваниям глаз дает рекомендации, каких детей следует тестировать и направлять:
Генетические заболевания глаз у детей
Многие из серьезных генетических заболеваний глаз у детей имеют, по крайней мере, частичную генетическую основу. Нарушение рефракции в юношеском возрасте и косоглазие, которые на сегодняшний день являются наиболее частыми причинами направления к педиатрическому офтальмологу, имеют большой генетический компонент, но не демонстрируют классического менделевского наследования, при котором аномалии одного гена вызывают одно нарушение и передаются непосредственно от родителей ( с) ребенку. Однако многие из наиболее серьезных причин потери зрения в детской возрастной группе являются моногенными, что означает, что причина у конкретного человека может быть связана с мутациями в одном гене. Эти состояния по отдельности редки, но вместе они составляют большую часть пациентов, ежедневно наблюдаемых детскими офтальмологами. Распознавание генетических заболеваний глаз дает пациентам и врачам возможность для очень точного диагноза и прогноза, генетического консультирования о риске рецидива у будущих детей и, возможно, замены гена или лечения, направленного на причинно-следственные связи.Детским офтальмологам важно определить, какие глазные заболевания у детей могут быть генетическими, чтобы назначить соответствующее обследование или обратиться к узкому специалисту для дальнейшего обследования.
Однако многие из наиболее серьезных причин потери зрения в детской возрастной группе являются моногенными, что означает, что причина у конкретного человека может быть связана с мутациями в одном гене. Эти состояния по отдельности редки, но вместе они составляют большую часть пациентов, ежедневно наблюдаемых детскими офтальмологами. Распознавание генетических заболеваний глаз дает пациентам и врачам возможность для очень точного диагноза и прогноза, генетического консультирования о риске рецидива у будущих детей и, возможно, замены гена или лечения, направленного на причинно-следственные связи.Детским офтальмологам важно определить, какие глазные заболевания у детей могут быть генетическими, чтобы назначить соответствующее обследование или обратиться к узкому специалисту для дальнейшего обследования.
Какие педиатрические пациенты чаще всего страдают генетическим заболеванием глаз?
Педиатрические пациенты с врожденным нистагмом имеют очень высокий риск иметь генетическую причину нарушения движения глаз. Врожденный нистагм следует рассматривать как признак, а не диагноз.Другие заболевания, которые могут быть генетическими, включают врожденную катаракту или катаракту развития, врожденную или юношескую глаукому, миопию высокой степени, имевшую место до дошкольного возраста, эктопию lentis, пигментные и пятнистые нарушения сетчатки, атрофию зрительного нерва и ретинобластому, одностороннюю или двустороннюю. Альбинизм — это генетическое заболевание с широким спектром пигментов кожи и глаз. Некоторые типы альбинизма связаны с опасными для жизни системными особенностями.
Какие типы тестов используются для диагностики генетических заболеваний глаз?
Диагностика генетических заболеваний глаз часто требует электроретинографии, тестирования зрительного вызванного потенциала, оптической когерентной томографии, аутофлуоресценции глазного дна, полей зрения и других тестов, а также молекулярно-генетического тестирования.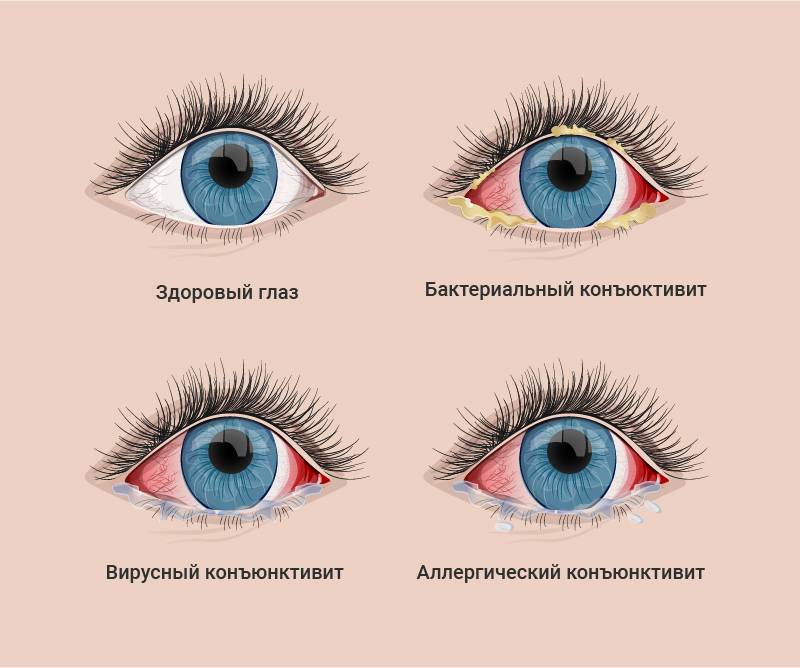
Каковы потенциальные преимущества и вред обследования пациентов на предмет генетических заболеваний глаз?
Существует одобренный FDA генный терапевтический метод лечения одного типа дегенерации сетчатки, который обычно проявляется врожденным нистагмом. Существуют специальные методы лечения или протоколы наблюдения для многих других генетических заболеваний глаз. Преимущества диагностического обследования генетических заболеваний глаз включают предоставление наилучшего лечения основного заболевания данного человека и предоставление семье возможности понять прогноз и риск рецидива.Риски включают неоднозначные или недиагностические результаты, неправильный диагноз и стресс, связанный с получением генетического диагноза. Могут быть случаи, когда наличие генетического диагноза увеличивает предвзятость. В зависимости от заболевания и типа теста может быть обнаружено отсутствие отцовства.
Каковы рекомендации Комитета по генетическим глазным заболеваниям AAPOS относительно того, какие дети должны проходить обследование на предмет генетических заболеваний глаз?
Детские офтальмологи должны проинформировать пациентов / родителей о том, что следующие расстройства, вероятно, являются генетическими и могут быть более точно диагностированы, а в некоторых случаях вылечены на основе дополнительной оценки:
Врожденный / детский нистагм
Врожденная катаракта / катаракта развития
Врожденная / ювенильная глаукома
Альбинизм
Миопия высокой степени дошкольного возраста
Эктопия лентис
Низкое зрение или юридическая слепота без известной причины
Ретинобластома
Этот список не является полным, и любого пациента с семейным анамнезом глазного заболевания следует рассматривать как имеющего возможно генетическое заболевание.
Каковы рекомендации Комитета по генетическим глазным заболеваниям AAPOS в отношении того, как следует обследовать детей на предмет генетических заболеваний глаз?
Детские офтальмологи, обладающие необходимым оборудованием и опытом для проведения обследования на генетические заболевания глаз, часто завершают обследование своих пациентов. Настоятельно рекомендуется проводить генетическое тестирование и обсуждать его с пациентами в сотрудничестве с медицинским генетиком или офтальмологом, специализирующимся на генетических заболеваниях глаз, поскольку интерпретация результатов тестирования и консультирования очень сложна.Важное значение имеет до- и послетестовое генетическое консультирование. Пациенты с ретинобластомой должны лечиться совместно с онкологом. Даже односторонняя ретинобластома может быть генетической и должна считаться таковой, если генетическое тестирование не установит иное. Детские офтальмологи без необходимого оборудования или опыта могут проинформировать пациентов о потенциально генетической природе заболевания и направить к офтальмологу, специализирующемуся на генетических заболеваниях глаз, или к медицинскому генетику, имеющему опыт в области глазной генетики.
Настоятельно рекомендуется проводить генетическое тестирование и обсуждать его с пациентами в сотрудничестве с медицинским генетиком или офтальмологом, специализирующимся на генетических заболеваниях глаз, поскольку интерпретация результатов тестирования и консультирования очень сложна.Важное значение имеет до- и послетестовое генетическое консультирование. Пациенты с ретинобластомой должны лечиться совместно с онкологом. Даже односторонняя ретинобластома может быть генетической и должна считаться таковой, если генетическое тестирование не установит иное. Детские офтальмологи без необходимого оборудования или опыта могут проинформировать пациентов о потенциально генетической природе заболевания и направить к офтальмологу, специализирующемуся на генетических заболеваниях глаз, или к медицинскому генетику, имеющему опыт в области глазной генетики.
ОСНОВНЫЕ МОМЕНТЫ
- Детские офтальмологи должны уметь определять общие состояния как потенциально генетические и направлять или оценивать
- Вот некоторые примеры:
- Врожденный / детский нистагм
- Врожденная катаракта / катаракта развития
- Врожденная / ювенильная глаукома
- Альбинизм
- Миопия высокой степени до дошкольного возраста
- Эктопия lentis
- Низкое зрение или юридическая слепота без известной причины
- Ретинобластома
- Направление к офтальмологу с генетическим опытом и / или медицинскому генетику, часто в сотрудничестве с генетическим консультантом, имеет решающее значение для определения:
- Точная диагностика
- Наблюдение и / или лечение, если показано
- Планирование семьи
- Подозреваете генетический диагноз и нуждаетесь в консультации? Отправьте запрос в комитет по заболеваниям глаз AAPOS Genetics через AAPOS
Распространенные детские глазные болезни — Discovery Eye Foundation
21.08.14
В третьей части этой серии статей Бадди Рассел из глазного центра Университета Эмори дает отличный обзор распространенных детских глазных болезней.
Некоторые состояния, часто встречающиеся в педиатрии
Базовое понимание некоторых состояний, которые могут присутствовать у педиатрических пациентов, важно не только для того, чтобы знать, что они собой представляют, но и для того, чтобы достаточно хорошо понимать, чтобы объяснить их родителям или опекунам. Нижеследующее предназначено для обзора некоторых из этих условий, а не для полного объяснения.
- Нистагм — Нистагм — это состояние зрения, при котором глаза совершают повторяющиеся неконтролируемые движения, часто приводящие к ухудшению зрения.Эти непроизвольные движения глаз могут происходить из стороны в сторону, вверх и вниз или по кругу. В результате оба глаза не могут удерживать наблюдаемые объекты. Необычное положение головы и кивание головой в попытке компенсировать состояние могут сопровождать нистагм. Большинство людей с нистагмом могут уменьшить выраженность неконтролируемых движений глаз и улучшить зрение, повернув глаза в сторону. Это называется «нулевой точкой», где проявляется наименьшее количество нистагма.Для этого им, возможно, потребуется принять определенную позу головы, чтобы наилучшим образом использовать свое зрение. Направление нистагма определяется направлением его быстрой фазы (например, нистагм с биением вправо характеризуется быстрой фазой, движущейся вправо, а нистагм с биением влево — быстрой фазой с движением влево). Колебания могут происходить в вертикальной, горизонтальной или крутильной плоскостях или в любой комбинации. Возникающий в результате нистагм часто называют грубым описанием движения, т.е.грамм. мрачный нистагм, приподнятый нистагм, колеблющийся нистагм, периодический чередующийся нистагм. Нистагм влияет как на зрение, так и на самооценку. У большинства людей с нистагмом есть какие-то ограничения зрения, потому что глаза постоянно скользят по тому, что они просматривают, что делает невозможным получение четкого изображения. Если обнаружена аномалия рефракции, контактные линзы могут быть наиболее эффективным способом получения наилучшего исправленного зрения.
- Косоглазие — Косоглазие — это любое смещение глаз.По оценкам, косоглазие страдает 4% населения США. Косоглазие чаще всего описывается смещением глаз. Распространенными типами косоглазия являются эзотропия (поворот внутрь), экзотропия (поворот), гипотропия (поворот вниз) и гипертропия (поворот вверх). Смещение глаз может вызвать у детей амблиопию. Когда глаза ориентированы в разные стороны, мозг получает два разных зрительных образа. Мозг будет игнорировать изображение смещенного глаза, чтобы избежать двоения в глазах, что приведет к плохому развитию зрения этого глаза.Кроме того, плохо видящий глаз имеет тенденцию смещаться. Цель лечения косоглазия — улучшить выравнивание глаз, что позволяет лучше работать вместе (бинокулярное зрение). Лечение может включать очки, контактные линзы, упражнения для глаз, призму и / или хирургию глазных мышц.
- Амблиопия — Амблиопия, иногда называемая «ленивым глазом», возникает, когда один или оба глаза не развивают нормальное зрение в раннем детстве. Младенцы не рождаются со зрением 20/20 в каждом глазу, но должны развивать его в период от рождения до 6-9 лет, регулярно используя каждый глаз с одинаковым сфокусированным изображением, падающим на сетчатку каждого глаза.Если этого не происходит в одном или обоих глазах, зрение не будет развиваться должным образом. Вместо этого зрение ухудшается, а пораженный глаз (а) считается амблиопическим. Это распространенное заболевание, которым страдают до 4% всех детей, следует диагностировать и лечить в младенчестве или раннем детстве, чтобы получить оптимальное трехмерное зрение и предотвратить необратимую потерю зрения. Что вызывает амблиопию?
- Смещенные глаза (косоглазие)
Смещенные глаза — наиболее частая причина амблиопии.Когда оба глаза не направлены в одном и том же направлении, развивающийся мозг «отключает» изображение смещенного глаза, чтобы избежать двоения в глазах, и ребенок использует только лучший глаз — доминантный глаз. Если это будет продолжаться в течение всего лишь нескольких недель, глаз не сможет правильно соединиться со зрительной корой головного мозга, и это приведет к амблиопии. - Неравная ошибка рефракции (анизометропия)
Неравная ошибка рефракции — это состояние глаза, при котором каждый глаз имеет разную ошибку рефракции, и поэтому оба глаза не могут быть в фокусе одновременно.Амблиопия возникает, когда один глаз (обычно глаз с большей ошибкой рефракции) не в фокусе, потому что он более близорукий, дальнозоркий или астигматический, чем другой. Опять же, мозг «отключает» изображение менее сфокусированного глаза, и этот глаз не разовьет нормальное зрение. Поскольку глаза часто выглядят нормально, этот тип амблиопии может быть наиболее трудным для выявления и требует тщательного зрительного скрининга для измерения остроты зрения в раннем возрасте. Для исправления проблемы в раннем детстве необходимо лечение очками или контактными линзами для исправления аномалии рефракции обоих глаз, иногда с частичным наложением заплат на более видящий глаз. - Закупорка или помутнение (депривация)
Закупорка или помутнение обычно прозрачных тканей глаза также может привести к амблиопии. Любое нарушение, препятствующее фокусировке четкого изображения, может блокировать формирование четкого изображения на сетчатке глаза и привести к развитию амблиопии у ребенка. Это часто приводит к самой тяжелой форме амблиопии. Примерами заболеваний, которые могут мешать получению четкого изображения на сетчатке, являются катаракта или помутнение хрусталика внутри глаза, помутнение роговицы или роговицы неправильной формы или опущение верхнего века (птоз) или опухоль века.Распознать амблиопию непросто. Ребенок может не знать, что у него один нормальный глаз, а другой — со сниженным зрением. Если у ребенка нет смещенного глаза или другой очевидной внешней аномалии, родители часто не могут сказать, что что-то не так. Кроме того, трудно измерить зрение у очень маленьких детей в возрасте, в котором лечение наиболее эффективно. Для лечения амблиопии необходимо поощрять ребенка и его опекуна использовать более слабый глаз. Обычно это достигается накладыванием более сильного глаза.Покрытие более сильного глаза лейкопластырем, закрытыми контактными линзами или временная операция часто оказывается утомительной и сложной терапией. Пластырь часто продолжается в течение недель, месяцев или даже лет, чтобы восстановить нормальное или почти нормальное зрение и сохранить улучшение состояния амблиопичного глаза. Иногда от амблиопии излечивается затуманивание зрения в здоровом глазу глазными каплями или линзами, чтобы заставить ребенка использовать амблиопический глаз. В некоторых случаях для лечения депривационной амблиопии может потребоваться операция по удалению катаракты или глаукомы.После операции может потребоваться наложение повязки для улучшения зрения, а для восстановления надлежащей фокусировки могут потребоваться очки или контактные линзы. Неожиданные результаты общенационального клинического исследования в 2005 году показывают, что многим детям в возрасте от семи до 17 лет с амблиопией могут помочь более распространенные методы лечения. используется для детей младшего возраста.
Лечение улучшило зрение у многих из 507 детей старшего возраста с амблиопией, обследованных в 49 офтальмологических центрах. Раньше офтальмологи часто думали, что лечение амблиопии у детей старшего возраста принесет мало пользы.Результаты исследования, финансируемого Национальным институтом глаз (NEI), опубликованы в апрельском выпуске Archives of Ophthalmology.
- Смещенные глаза (косоглазие)
- Врожденная катаракта — Врожденная катаракта или помутнение хрусталика встречается у 2-3 детей на 10 000 живорожденных. Наличие у ребенка визуально значимой катаракты считается неотложным заболеванием. Возникающая в результате форма лишения зрения требует немедленного хирургического вмешательства по удалению обструкции, оперативной оптической коррекции и терапии амблиопии в односторонних случаях.До 1970-х годов считалось, что нет средств восстановить зрение в глазу с односторонней врожденной катарактой. Однако последующие исследования показали, что отличные визуальные результаты могут быть получены при раннем хирургическом лечении в сочетании с оптической коррекцией с помощью контактных линз и пластырем на парном глазу. Однако результаты лечения у некоторых младенцев с односторонней врожденной катарактой остаются неудовлетворительными из-за задержки в лечении или несоблюдения режима ношения контактных линз или пластыря на другой глаз.Исследование лечения афакии у младенцев (IATS) было разработано для сравнения зрительных исходов у детей в возрасте от 1 до 6 месяцев с односторонней врожденной катарактой, рандомизированной для оптической коррекции афакии с помощью контактных линз или интраокулярных линз (ИОЛ). У детей, рандомизированных для лечения ИОЛ, исправляли остаточную аномалию рефракции с помощью очков. Детям, отобранным случайным образом без ИОЛ, лечили афакию контактными линзами. В предыдущих публикациях мы показали, что визуальные результаты сопоставимы для этих двух процедур в возрасте 1 года, но значительно большему количеству младенцев, рандомизированных для имплантации ИОЛ, потребовались дополнительные внутриглазные операции.
- Аккомодационная эзотропия — Аккомодационная эзотропия относится к перекрещиванию глаз, вызванному дальнозоркостью. Аккомодационная эзотропия — это разновидность косоглазия. Дети с дальновидностью легко и автоматически сосредотачиваются на объектах на расстоянии и вблизи посредством аккомодации. В результате у дальнозорких детей обычно отсутствует затуманенное зрение. Однако у некоторых дальнозорких детей это аккомодационное усилие связано с рефлекторным перекрещиванием глаз. Аккомодационная эзотропия может начаться в возрасте от 4 месяцев до 6 лет.Обычный возраст начала заболевания составляет от 2 до 3 лет. Постоянное использование соответствующих очков с дальнозоркостью или контактных линз часто помогает контролировать эзотропию. При ношении корректора ребенку не нужно приспосабливаться, и, следовательно, связанный с ним рефлекс перекрещивания глаз исчезнет. Однако после удаления предписанной коррекции пересечение появится снова, возможно, даже больше, чем до того, как ребенок начал носить коррекцию. Иногда исправление приводит к исчезновению пересечения только тогда, когда ребенок видит удаленный объект.Однако при взгляде на близлежащие объекты пересечение может сохраняться, несмотря на использование коррекции. В этих обстоятельствах часто назначают бифокальные линзы, чтобы ребенок мог иметь прямые глаза на всех расстояниях обзора. Одним из потенциальных преимуществ контактных линз по сравнению с очками при коррекции дальнозоркости является снижение потребности в аккомодации. Повышенное усилие для сведения глаз с помощью очков требует преодоления результирующей призмы вне призмы при наблюдении за близким объектом.
Бадди Рассел, FCLSA, COMT
Ассоциированный специалист, Служба специальных контактных линз
Глазной центр Университета Эмори
Условия для глаз — Детская офтальмология
Просмотреть видео
Здоровое зрение играет важную роль в развитии ребенка, и родителям часто бывает сложно определить, нормально ли развиваются глаза вашего ребенка. При рождении и позже ваш педиатр проверяет глаза вашего ребенка на наличие врожденных (присутствующих при рождении) глазных заболеваний и проблем с развитием.Если есть какие-либо опасения по поводу зрения вашего ребенка, потенциальное заболевание глаз или проблемы со зрением из-за неврологического расстройства, вас направят к офтальмологу для полного обследования, диагностики и лечения, если подозреваемая проблема существует. Косоглазие, амблиопия («ленивый глаз»), врожденный птоз, врожденная или детская катаракта и нарушения слезных протоков — это несколько проблем со зрением, которые могут возникнуть в первые годы развития глаз вашего ребенка. Если существует проблема со зрением или развитием глаз, для достижения наилучших результатов важны ранняя диагностика и лечение.
Если в первые годы жизни не возникает явных проблем со зрением, рекомендуется, чтобы родители полностью осмотрели глаза своего ребенка до того, как он поступит в детский сад или школу, чтобы убедиться, что любые неизвестные проблемы со зрением не мешают обучению. Ребенок, который не видит надписи в книгах или слов на доске, может расстроиться, что приведет к плохой успеваемости в школе. Во время комплексного осмотра зрения врач проверит:
• Зрение вблизи
• Зрение вдаль
• Наличие астигматизма
• Бинокулярное зрение (координация обоих глаз)
• Периферическое зрение (боковое зрение)
• Навыки движения глаз исключить косоглазие и амблиопию
• Способность фокусироваться на объекте
• Цветовое зрение
Если проблем со зрением нет, рекомендуется проверять глаза ребенка каждые два года.Если вашему ребенку требуются очки или контактные линзы, то обычно рекомендуется ежегодное обследование, чтобы отслеживать и контролировать любые возможные изменения в рецептах вашего ребенка.
Врачи Fifth Avenue Associates обладают высокой квалификацией в обследовании, диагностике и лечении широкого спектра детских глазных болезней и расстройств и позаботятся о том, чтобы обеспечить наилучшие результаты для зрения вашего ребенка.
Косоглазие: обзор
Просмотр видео
Косоглазие: симптомы
Просмотр видео
Амблиопия
Что такое амблиопия?
Амблиопия, или «ленивый глаз», — это состояние, при котором один глаз не может правильно развиваться и достигать нормального зрения.Обычно оно начинается в младенчестве и раннем детстве, и если его выявить и лечить на ранней стадии, можно избежать необратимого нарушения зрения. Если не лечить, то в пораженном глазу может развиться серьезное нарушение зрения, вплоть до юридической слепоты.
Что вызывает амблиопию?
Во многих ситуациях косоглазие или смещение глаз приводит к амблиопии, также известной как косоглазие. Если глаза вашего ребенка не фокусируются в одном и том же направлении, мозг сосредоточит свои усилия на одном глазу, в результате чего другой останется слабым и не сможет нормально развиваться.Если вы или ваш педиатр подозреваете косоглазие, важно обратиться к офтальмологу, так как оно не исчезнет само по себе. Чтобы узнать больше, перейдите на страницу «Косоглазие».
Другой причиной амблиопии является наличие катаракты в одном глазу, которая препятствует правильному получению изображений. Таким образом, мозг чрезмерно компенсирует нормальный глаз, препятствуя правильному развитию пораженного глаза. Чтобы узнать больше, перейдите в раздел «Детская катаракта».
В некоторых случаях глаза идеально выровнены и катаракта отсутствует, но может присутствовать разница в аномалиях рефракции между двумя глазами (рефракционная амблиопия).Например, один глаз может быть близоруким, дальнозорким или астигматическим, а другой — нормальным или почти нормальным. В результате мозг полагается на глаз с меньшей ошибкой рефракции для зрения, и, таким образом, пораженный глаз не развивается правильно. Родителям этот тип амблиопии сложно идентифицировать, поскольку нет никаких физических признаков проблемы. Если вы заметили, что ваш ребенок прищуривается, закрывает один глаз, чтобы посмотреть на объект, или демонстрирует нарушение восприятия глубины, важно обратиться к офтальмологу.
Какие методы лечения амблиопии?
Лечение амблиопии зависит от причины. Если у ребенка косоглазие или смещение глаз, может потребоваться операция по коррекции косоглазия. Также может быть рекомендована повязка на глаза и послеоперационная терапия зрения для переобучения глазных мышц. Если катаракта присутствует и мешает зрительному развитию, может потребоваться ее удаление. В зависимости от возраста ребенка, либо интраокулярная линза (ИОЛ) будет имплантирована в качестве замены линзы, либо контактная линза будет использоваться до тех пор, пока ребенок не станет достаточно взрослым для ИОЛ.Рефракционную амблиопию часто можно исправить с помощью очков или контактных линз, которые исправляют аномалию рефракции одного глаза. Часто повязка на нормальный глаз или капли атропина для размытия нормального глаза также используются для переобучения мозга, чтобы он полагался на пораженный глаз.
Врачи Fifth Avenue Associates имеют большой опыт в тестировании, выявлении и эффективном лечении рефракционной амблиопии, а также косоглазия и детской катаракты.
Амблиопия: Обзор
Просмотр видео
Врожденный птоз
Что такое врожденный птоз?
Врожденный птоз определяется как опущение одного или обоих верхних век при рождении.Опущение может быть легким, умеренным или сильным, вплоть до того, что веки закрывают зрачки и затрудняют зрение. Дети с умеренным и тяжелым птозом могут запрокидывать голову в положение «подбородок вверх» или поднимать брови, чтобы компенсировать опущение.
Что вызывает врожденный птоз?
Врожденный птоз часто вызывается плохим развитием мышцы, поднимающей веко, поднимающей веко. Другими причинами могут быть мышечные заболевания, опухоли век или неврологические заболевания.Если не исправить птоз от умеренной до тяжелой степени, зрение ребенка не будет правильно развиваться, что приведет к необратимым нарушениям зрения и амблиопии («ленивому глазу»).
Какие методы лечения врожденного птоза?
При подозрении на врожденный птоз важно обратиться к офтальмологу для осмотра, так как он не разрешится сам по себе. Во время обследования врач оценит зрение вашего ребенка, его потребность в очках, а также движение глаз и силу поднимающих мышц.Если опущение век незначительное, то лечение часто не требуется, но если оно умеренное или тяжелое, может быть рекомендована операция по возвращению верхних век в нормальное положение для нормального развития зрения.
Если необходима операция по птозу, то тип процедуры будет зависеть от тяжести опущения и силы поднимающих мышц. Может быть проведена процедура подтяжки мышцы (мышц) или, если мышцы, поднимающие мышцы, чрезвычайно слабы, тогда процедура подвешивания мышц над бровями может быть лучшим вариантом.Прогноз после операции по птозу хороший, но важно продолжать посещать офтальмолога, чтобы убедиться, что зрение вашего ребенка развивается правильно.
Конъюнктивит
Что такое конъюнктивит?
«Розовый глаз» (конъюнктивит) — это инфекция или воспаление конъюнктивы, прозрачной оболочки, выстилающей веко и глаз. Глаза кажутся розовыми или красными в результате воспаления, которое делает капилляры глаза более заметными.Общие симптомы розового глаза — покраснение одного или обоих глаз, зуд, выделения, раздражение, образование корки на ресницах и слезотечение.
Каковы причины конъюнктивита?
Конъюнктивит у детей обычно вызывается бактериями, вирусами или у младенцев — закупоркой слезного протока.
Какие методы лечения конъюнктивита?
Бактериальный и вирусный конъюнктивит являются очень заразными формами заболевания. Таким образом, дети, которые заразились этим заболеванием, часто быстро увольняются из детских садов и школ до тех пор, пока их не перестают считать заразными.Лечение бактериального конъюнктивита включает глазные капли или мази с антибиотиками, и после начала лечения симптомы должны начать исчезать в течение нескольких дней. Важно завершить назначенный курс лечения, чтобы не допустить рецидива инфекции. К сожалению, не существует лечения вирусного конъюнктивита, поэтому вирусу придется пройти свой курс, позволяя симптомам постепенно исчезнуть самостоятельно.
Детская катаракта
Что такое детская катаракта?
Катаракта — это мутный или непрозрачный хрусталик глаза, который может препятствовать попаданию света на сетчатку, вызывая нечеткое или нечеткое зрение.Катаракта у младенцев и детей может быть односторонней (только на один глаз), двусторонней (на оба глаза) и / или врожденной (присутствует при рождении). Не все катаракты у детей требуют лечения, но если катаракта возникает в центре хрусталика, это может привести к значительному нарушению зрения и может потребоваться хирургическое вмешательство для предотвращения нарушения зрения и амблиопии.
Что вызывает педиатрическую катаракту?
Во многих случаях причина катаракты у детей неизвестна, но в некоторых случаях может быть генетическая связь, если у родителей была врожденная или детская катаракта.Врожденная катаракта также может быть вызвана инфекцией, диабетом, воспалением, метаболическими проблемами или реакциями на лекарства. Часто катаракта, развивающаяся у детей старшего возраста, возникает в результате травмы глаза.
Как узнать, есть ли у моего ребенка катаракта?
Если у вашего ребенка проявляются какие-либо из следующих признаков и симптомов детской катаракты, их должен осмотреть офтальмолог:
• Если в вашей семье были врожденные катаракты
• Вы заметили белое пятно на зрачке вашего ребенка ( s)
• Ваш ребенок не реагирует на большие или красочные предметы
• Глаза вашего ребенка не фокусируются в одном направлении
Какие методы лечения детской катаракты?
Хотя мысль об операции может пугать родителей детей с катарактой, в некоторых ситуациях это единственный способ обеспечить правильное развитие зрения.Фактически, чем раньше будет удалена катаракта, ухудшающая зрение, тем лучше будет результат, если она разовьется в первые месяцы и годы жизни. Первые 6 недель жизни — это период быстрого развития зрения, поэтому, если ребенок родился с катарактой, важно как можно скорее удалить ее. У детей более старшего возраста, хотя чувство позывов к позыву не так сильно, все же важно удалить катаракту, если она каким-либо образом препятствует зрению.
Во время операции по удалению катаракты используются микроскопические хирургические методы для разрушения катаракты и удаления хрусталика.


 Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627]
Ophthalmology 1998, 105: 573-9; discussion 579 [PMID: 9544627]

