Изменения органа зрения у детей при общих заболеваниях | Гусева М.Р.
General children’s diseases and changes of the eye
Guseva M.R.
The article is a general clinical lecture for practical ophthalmologists and pediatricians. The author describes main pathologic changes in the eye as a result of general children’s diseases.
Патологические изменения органа зрения у детей, возникающие вследствие общих болезней, составляют около 75%. Глазные проявления многих заболеваний в течение длительного времени могут оставаться незамеченными. Некоторые из них нередко вызывают грубые морфологические изменения в структурах глазного яблока и приводят к снижению зрения – слабовидению, а подчас и к необратимой слепоте. Эти изменения могут возникать в результате врожденных нарушений обмена веществ, инфекционных заболеваний, а так же тех общих заболеваний, которые и у взрослых приводят к изменению органа зрения, однако течение заболеваний в детском возрасте имеет некоторые особенности.
Изменения глаз при заболеваниях крови
Наиболее тяжело протекают заболевания глаз при лейкозах. При этом дебют основного заболевания нередко начинается с глазных изменений. Первым и ранним симтомом заболевания достаточно часто становится односторонний экзофтальм, – быстро нарастающий, без симптомов воспалительной реакции в орбите. Изменения на глазном дне при лейкозах встречаются в 70% случаев. На глазном дне выявляется ангиопатия в виде извитости и расширения вен сетчатки, кровоизлияния, застойный диск зрительного нерва. Лейкоз может начаться в виде выраженного экссудативного изменения стекловидного тела вследствие периферического лейкозного увеита. Часто при лейкозах возникают иридоциклиты, сопровождающиеся массивной инфильтрацией радужки и наличием желтого экссудата в передней камере. Сопутствующая анемия и инфильтрация хориоидеи определяет бледный фон глазного дна. В сетчатке по ходу сосудов видны беловатые полосы, представляющие собой периваскулярную лейкемическую инфильтрацию.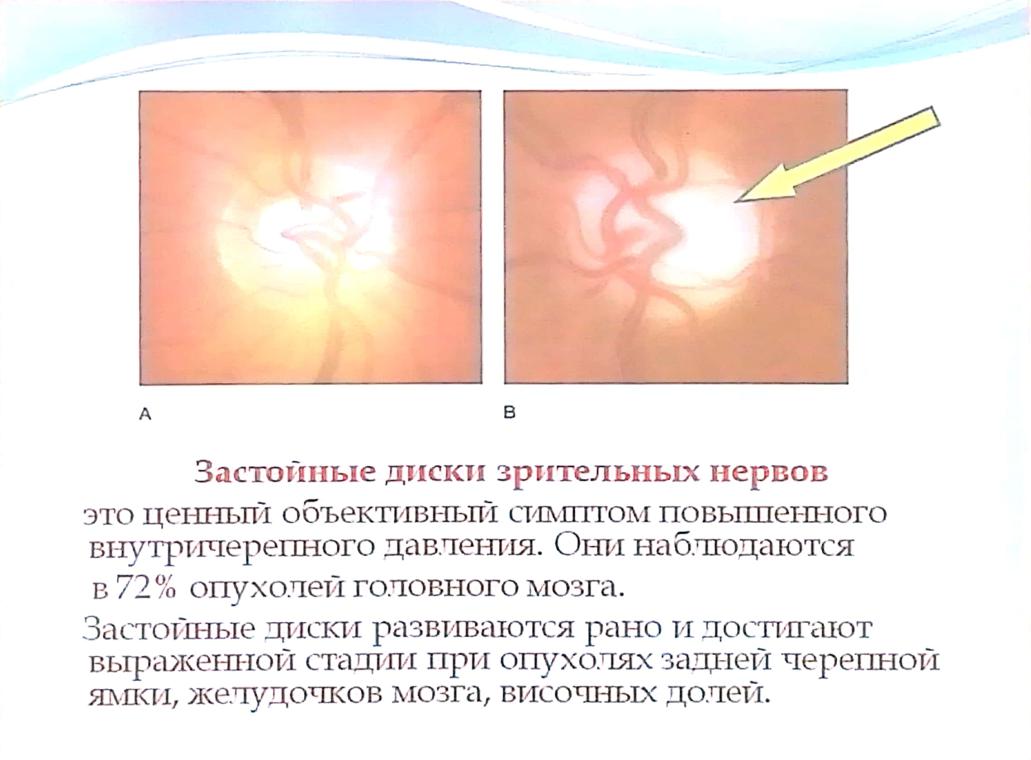 Нередко в центре ретинального кровоизлияния можно видеть белый участок, вызванный аккумуляцией лейкоцитов. В наиболее тяжелых случаях появляются ишемические ватообразные очаги в слое нервных волокон, а также перивазаты в виде выступающих и проминирующих в стекловидное тело очагов экссудации. Тяжесть изменений коррелирует с тяжестью болезни, и при эффективном лечении основного заболевания улучшается и состояние глазного дна.
Нередко в центре ретинального кровоизлияния можно видеть белый участок, вызванный аккумуляцией лейкоцитов. В наиболее тяжелых случаях появляются ишемические ватообразные очаги в слое нервных волокон, а также перивазаты в виде выступающих и проминирующих в стекловидное тело очагов экссудации. Тяжесть изменений коррелирует с тяжестью болезни, и при эффективном лечении основного заболевания улучшается и состояние глазного дна.
Гистиоцитозы – это разнообразная группа заболеваний, при которых происходит пролиферативный процесс в системе мононуклеарных фагоцитов.
Глазные симптомы являются постоянным признаком гистиоцитоза Х. Наиболее частой формой, характеризующейся ранним поражением органа зрения, является эозинофильная гранулема. Это самая доброкачественная форма гистиоцитозов. Наблюдается преимущественно в старшем детском и юношеском возрасте. У больных отмечается небольшой отек, синюшность и уплощение верхнего века; глазная щель суживается. Пальпаторно в области верхней стенки орбиты определяется разлитое плотное образование, безболезненное при пальпации, интимно соединенное с надкостницей. Глазное яблоко значительно смещается книзу, наблюдается ограничение его подвижности. Может наблюдаться частичная атрофия зрительного нерва вследствие сдавления зрительного нерва тканями орбиты. При рентгенотерапии прогноз благоприятен.
Острый системный гистиоцитоз (болезнь Леттерера–Сиве) возникает чаще на первом году жизни. Изменения со стороны глаз характеризуются кровоизлияниями в конъюнктиву глазного яблока, сетчатку, глазодвигательными расстройствами, косоглазием.
Более доброкачественно протекает хронический системный гистиоцитоз (болезнь Хенда–Шюллера–Крисчена), встречается обычно на 4–5 году жизни. У детей наблюдается односторонний или чаще двусторонний прогрессирующий экзофтальм. Выраженный отек век, ксантомы и экхимозы кожи век, частичная жировая дегенерация роговицы, в сетчатке и сосудистой оболочке обнаруживаются экссудаты и геморрагии, застой и атрофия зрительного нерва. В дальнейшем могут присоединиться тяжелые изменения со стороны роговицы, вплоть до ее перфорации и гибели глаза. Лечение симптоматическое, глюкокортикоиды и рентгенотерапия.
В дальнейшем могут присоединиться тяжелые изменения со стороны роговицы, вплоть до ее перфорации и гибели глаза. Лечение симптоматическое, глюкокортикоиды и рентгенотерапия.
Близким для хронического системного гистиоцитоза является генерализованный ксантоматоз. Наряду с массивными изменениями кожи туловища и конечностей в процесс вовлекается веки, конъюнктива и роговица. Ксантоматозные плоские и бугорчатые разрастания быстро прогрессируют и приводят к снижению зрения. На глазном дне – липемия сетчатки.
При анемиях глазное дно выглядит бледным. Этот симтом не всегда можно оценить из–за различий в пигментации хориоидеи. Легче обнаруживается деколорация диска зрительного нерва. Артериальные сосуды имеют тенденцию расширяться и приближаются к калибру венозных. Наиболее характерный симптом при анемиях – множественные кровоизлияния в сетчатку, которые связывают с нарушением проницаемости сосудистой стенки вследствие ее гипоксии. В некоторых случаях ишемия может быть причиной отека диска зрительного нерва (ДЗН) и сетчатки.
Значительно более тяжелые изменения наблюдаются при серповидноклеточной анемии. Поражение сетчатки локализуется преимущественно в экваториальной и периферической зонах и проходит пять стадий: периферическая артериальная обструкция, возникновение артериовенозных анастомозов, неоваскуляризация и фиброзная пролиферация, кровоизлияния в стекловидное тело, отслойка сетчатки.
При болезни Верльгофа (геморрагической пурпуре) обнаруживают геморрагии во всех слоях сетчатки, а также между сосудистой оболочкой и склерой (ретрохориоидальные). Ретрохориоидальные геморрагии имеют синевато–аспидный цвет, неправильно округлую форму и величину до 4–5 размеров соска. Кроме того, бывают и беловатые очаги, иногда наблюдается застойный ДЗН, как проявление повышенного давления на почве внутричерепных кровоизлияний.
Чедиака–Хигаси синдром – наследственное заболевание, при котором нарушен гемотаксис нейтрофилов и моноцитов, характерна имунная недостаточность. Глазные симптомы складываются из обесцвечивания радужки, слабой пигментации глазного дна, светобоязни, уменьшения слезоотделения, перикорнеальной инъекции, нистагма, диффузного помутнения роговицы, побледнения дисков зрительного нерва.
Глазные симптомы складываются из обесцвечивания радужки, слабой пигментации глазного дна, светобоязни, уменьшения слезоотделения, перикорнеальной инъекции, нистагма, диффузного помутнения роговицы, побледнения дисков зрительного нерва.
Поражение глаз при нарушениях обмена веществ
Сахарный диабет
Учитывая, что сахарный диабет – одно из самых распространенных эндокринных заболеваний (наследственный характер заболевания выявляется до 55% случаев), а также то, что из всех эндокринных paсстройств диабет наиболее часто вызывает изменения со стороны органа зрения, приводящие к тяжелой ретинопатии и слепоте, изучение ранних глазных симптомов этого заболевания представляется актуальным не только для офтальмологов, но и педиатров. Знание этих изменений позволяет следить за динамикой основного заболевания и нередко служит контролем за эффективностью проводимой терапии. В связи с тем, что длительность жизни больных с сахарным диабетом увеличилась, поражения органов зрения стали встречаться чаще. Как причина слепоты, заболевания глаз, связанные с сахарным диабетом, составляют 10% среди всех возрастных групп и 20% среди людей старше 45 лет.
Нередко глазные симптомы при сахарном диабете дают возможность оценить общее состояние больного (например, резкая гипотония глаз при диабетической коме, временные зрительные расстройства при гипогликемической коме).
Проявления сахарного диабета наблюдаются практически во всех отделах глазного яблока и его придаточного аппарата. Это хронические, рецидивирующие ячмени, блефариты, изменения в конъюнктиве в виде микроаневризм и варикозных расширений. Микроаневризмы наблюдаются при тяжелом течении диабета уже через один год. Многолетние наблюдения в нашей клинике более чем за 500 больными сахарным диабетом позволили выявить катаракту у 7% больных, чаще у детей школьного возраста. Возникновению катаракт нередко предшествует быстро увеличивающаяся транзиторная близорукость.
Поражения сосудов сетчатой оболочки глаза могут сопровождаться кровоизлияниями. Диабетическая ретинопатия нередко возникает в детском и юношеском возрасте. Изменения сосудов сетчатки наблюдаются у 18% детей, ретинопатия у 28%. Частота ретинопатии закономерно растет с увеличением длительности болезни (до 90% случаев).
Диабетическая ретинопатия нередко возникает в детском и юношеском возрасте. Изменения сосудов сетчатки наблюдаются у 18% детей, ретинопатия у 28%. Частота ретинопатии закономерно растет с увеличением длительности болезни (до 90% случаев).
При сахарном диабете в сосудистой оболочке глаза наблюдаются как дистрофические, так и воспалительные изменения. Как правило, это двусторонние токсикоаллергические иридоциклиты.
Важным является тот факт, что у детей при своевременно начатом лечении отмечается исчезновение транзиторной близорукости, рассасывание начавшейся катаракты, улучшение состояния сосудов сетчатки. Наиболее перспективная профилактика диабетической ретинопатии, ее пролиферативной стадии – лазеркоагуляция сетчатки на фоне ангиопротекторной терапии.
Болезни, обусловленные нарушением липидного обмена
Липидозы – группа лизосомальных болезней, проявляющихся накоплением липидов в связи отложением липидных комплексов, содержащих аминоспирт сфингозин, в нервной ткани и некоторых внутренних органах.
Ганглиозидозы
Ганглиозидозы – амавротические идиотии. Наследственные заболевания из группы липидозов, при которых в мембранах нейронов накапливаются ганглиозиды. В настоящее время они именуются болезнями накопления ганглиозидов. Со стороны глаз главным образом поражаются ганглиозные клетки сетчатки, что приводит к потере зрения.
Амавротическая идиотия детская ранняя (болезнь Тея–Сакса), Gm2–ганглиозидоз, тип 1 возникает между 3–8 месяцами жизни ребенка. Заболевание характеризуется слабостью мышц и судорогами, которые сочетаются с изменениями на глазном дне в виде серовато–желтого окрашивания сетчатки вокруг макулярной области за счет ее утолщения и инфильтрации липоидами. Макула на фоне бледной сетчатки имеет вишнево–красный цвет. ДЗН бледнеет за счет сужения артерий. К заболеванию присоединяется нистагм и паралитическое косоглазие.
Болезнь Сандхоффа (Gm2–ганглиозидоз, тип2) развивается к концу первого года жизни. Со стороны глаз развивается пигментная дегенерация сетчатки, симптом «вишневой косточки», резкое снижение зрения.
Болезнь Фогта–Шпильмера (Gm2, тип 3). Проявляется в возрасте 2–6 лет. Для этого типа характерны дегенерация сетчатки, резкое снижение зрение, вплоть до слепоты. Симптом «вишневой косточки» встречается редко.
Болезнь Нормана–Вуда (Gm3–ганглиозидоз, тип 1). Сразу после рождения появляется косоглазие, симптом «вишневой косточки» наблюдается у 50% больных.
Болезнь Нормана–Ландинга (Gm1–ганглиозидоз, тип 1). Вскоре после рождения возникает снижение зрения. На глазном дне – симптом «вишневой косточки».
Сфингомиелинозы
Болезнь Нимана–Пика. При заболевании имеет место нарушения обмена сфингомиелина с накоплением его в мозге и внутренних органах, прежде всего в системе мононуклеарных фагоцитов. На 3–6 месяце жизни у ребенка отмечается: гепатолиенальный синдром, желтоватое окрашивание кожи. В ганглиозных клетках сетчатки откладываются липоиды, обусловливая ее желтоватый оттенок вокруг макулярной области, желтоватое окрашивание диска зрительного нерва. В макулярной области так же, как и при амавротической идиотии, имеется вишнево–красное пятно.
Цероид–липофусцинозы
Липофусциноз нейронов. При этих липидозах происходит накопление в нейронах липидсодержащих пигментов. Выделяют четыре основных типа заболевания.
Тип 1 – ранний детский. На втором году жизни появляется пигментная дегенерация сетчатки и атрофия зрительного нерва, что приводит к слепоте.
Тип 2 – поздний детский (Большовского–Янковского болезнь). Те же изменения, но появляются в 2–4 года.
Тип 3 – ювенильный (Башейна–Шпильмейера–Фогта болезнь). Проявляется в возрасте 6–14 лет, характерно нарушение зрения в связи с атрофией зрительных нервов и пигментной дегенерацией сетчатки.
Тип 4 – взрослый (болезнь Куфса). Появляется после 20 лет. Характерно снижение остроты зрения, сужение полей зрения, частичная атрофия зрительных нервов.
Цереброзидозы
Болезнь Гоше. В связи с ферментативной недостаточностью происходит накопление глюкоцереброзидов в печени, селезенке, лимфатических узлах, головном мозге. Наиболее яркие глазные изменения возникают при остром детском висцеральном типе. Уже на втором году жизни наблюдается пигментная дегенерация сетчатки, иногда в сочетании с «вишневой косточкой», гепатоспленомегалией. При раннем начале заболевания доминирует поражение глазодвигательных нервов в виде сходящегося косоглазия.
Наиболее яркие глазные изменения возникают при остром детском висцеральном типе. Уже на втором году жизни наблюдается пигментная дегенерация сетчатки, иногда в сочетании с «вишневой косточкой», гепатоспленомегалией. При раннем начале заболевания доминирует поражение глазодвигательных нервов в виде сходящегося косоглазия.
Синдром Лоуренса–Муна–Барде–Бидля сопровождается многочисленными офтальмологическими симптомами, среди которых наиболее постоянными являются пигментная дегенерация сетчатки и гемералопия. Достаточно часто встречаются такие изменения, как катаракта, атрофия зрительного нерва, косоглазие, нистагм, микрофтальм.
При синдроме Прадера–Вили обнаруживаются выворот века, глаукома, косоглазие.
Церамидтригексозидоз (болезнь Фабри). Глазные изменения наиболее ярко проявляются в пубертатном возрасте. В связи с отложением в тканях глаза гликолипида церамидтригексозида 3–го вида в стенках вен конъюнктивы отмечаются ампулоподобные расширения. На роговице имеются помутнения в виде полосок веерообразной или клиновидной формы, располагающиеся в поверхностных слоях. При этом снижения зрения не происходит. В радужке нередко возникают узелки, часто бывают спонтанные гифемы.
Лейкодистрофии
Группа заболеваний, при которых происходит диффузная дегенерация белого вещества головного мозга. В основе заболевания лежат генетически детерминированное нарушение обменных процессов в миелиновых структурах и распад неправильно сформированного миелина. На фоне общих неврологических расстройств появляются глазодвигательные нарушения, атрофия зрительных нервов, быстрое снижение остроты зрения.
Болезни, обусловленные нарушением обмена гликозамингликанов
Мукополисахаридозы – группа наследственных заболеваний соединительной ткани, характеризующихся сочетанным поражением глаз, опорно–двигательного аппарата, нервной системы и внутренних органов. Основой заболевания является дефицит различных ферментов, приводящих к нарушению метаболизма кислых гликозамингликанов и отложению их в различных органах и тканях.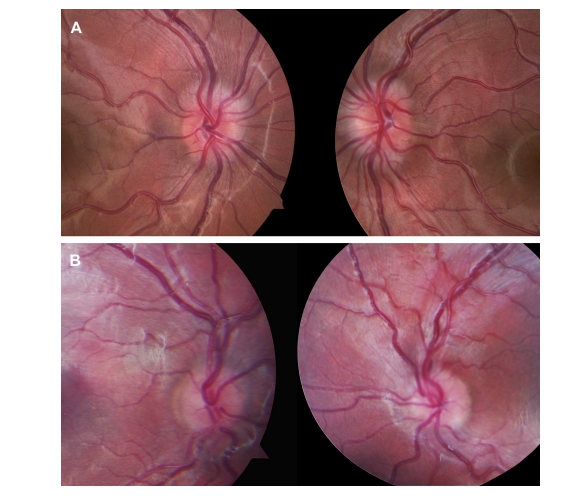 Мукополисахариды откладываются в виде зернистой массы в клетках сетчатки, склеры, роговицы, в основном веществе конъюнктивы и т.д.
Мукополисахариды откладываются в виде зернистой массы в клетках сетчатки, склеры, роговицы, в основном веществе конъюнктивы и т.д.
При наследственных заболеваниях, морфологической основой которых являются изменения соединительной ткани в самых разных стадиях заболевания, на первый план могут выступать офтальмологические симптомы. Их обнаружение имеет диагностическое значение и с учетом других симптомов позволяет проследить за развитием болезни, определить форму и прогноз. При различных формах мукополисахаридоза изменения глаз обнаруживаются уже в первые месяцы жизни, особенно при первом типе мукополисахаридоза. Изменения характеризуются гипертелоризмом, густыми ресницами, латеральным проптозом, эпикантусом, пастозными веками (особенно нижними, имеющими вид валика). Конъюнктива век и глазного яблока цианотична, отечна, особенно по ходу кровеносных сосудов на 3 и 9 часах у лимба. Сосуды лимбальной зоны расширены и прорастают в прозрачные отделы роговицы. Кровоток в них резко замедлен, капилляры имеют вид крючков, местами наблюдается полный стаз.
Поражение глаз при первом типе мукополисахаридоза (синдром Гурлер) предшествует появлению костных изменений и приводит к неправильному диагнозу врожденной глаукомы. Самыми ранними симптомами являются: макрокорнеа (до 13 мм) без изменений лимба, расширение калибра сосудов конъюнктивы, утолщение и помутнение глубоких слоев роговицы, более интенсивные у лимба в зоне глазной щели.
В некоторых случаях в радужке наблюдаются новообразованные сосуды на 3 и 9 часах. Нередко выявляется застойный диск зрительного нерва. У всех больных – увеличение размеров глазных яблок на 2,0–2,5 мм по сравнению с возрастной нормой. Крайне редко имеется повышение внутриглазного давления.
Второй тип мукополисахаридоза – синдром Гунтера (Хантера) характеризуется сходными симптомами с первым типом. Однако увеличение глазного яблока и роговицы происходит в меньшей степени. Помутнение роговицы выявляется к 4–м годам, а иногда и позже, локализуясь в глубоких слоях роговицы, строма которой утолщена. Оно более выражено на 3 и 9 часах. На глазном дне – расширенные кровеносные сосуды с утолщенной стенкой, нередко застойные диски зрительных нервов.
Оно более выражено на 3 и 9 часах. На глазном дне – расширенные кровеносные сосуды с утолщенной стенкой, нередко застойные диски зрительных нервов.
Глазные симптомы третьего типа мукополисахаридоза (синдром Санфиллипо) характеризуется небольшим гипертелоризмом и проптозом.
Четвертый тип (синдром Моркио) характеризуется отсутствием ранних изменений со стороны переднего отрезка глаза. Помутнение роговиц, едва заметное вначале, развивается к 10 годам, но по–прежнему оставаясь легким, нежным. Зато с большим постоянством отмечается отек ДЗН на фоне выраженных изменений скелета.
Пятый тип (синдром Шейе) отличается тем, что на фоне некоторой болезненности, тугоподвижности суставов, незначительных изменений скелета и отсутствия снижения интеллекта со стороны глаз имеются грубые изменения: помутнение роговиц выраженное (иногда буллезное перерождение). В начальной стадии помутнение локализуется в области боуменовой мембраны, а затем распространяется на все слои роговицы. Такое сочетание общих и глазных симптомов нередко приводит к ошибочному диагнозу ревматоидного артрита.
При шестом типе (синдром Марото–Лами) скелетные аномалии и глазные симптомы выражены в такой же степени, как при синдроме Гурлера. Однако интеллект страдает незначительно. Важным является тот факт, что изменения глазного дна в виде отека ДЗН, отека сетчатки связаны не только с возможным повышением внутричерепного давления, но и локальным отложением кислых гликозамингликанов. Установлена прямая корреляция между глазными изменениями и состоянием обмена кислых гликозамингликанов и оксипролина.
Мукополисахаридоз 7 типа (Слая болезнь) и 8 типа (Ди Ферранте синдром) по изменениям глаз сходны с 4 типом мукополисахаридоза. Глазные симптомы позволяют отдифференцировать мукополисахаридозы от гипотиреоза, полигландулярной недостаточности, рахита, ревматоидного артрита, врожденной глаукомы.
Болезни, обусловленные сочетанным
нарушением обмена липидов и гликозамингликанов
Муколипидозы – группа заболеваний, обусловленных нарушением обмена липидов и гликозамингликанов в связи с энзимопатиями. Характеризуются сочетанным накоплением кислых гликозамингликанов, сфинголипидов в клетках нервной системы и внутренних органов. Имеется клиническое сходство с мукополисахаридозами и гаглиозидозами.
Характеризуются сочетанным накоплением кислых гликозамингликанов, сфинголипидов в клетках нервной системы и внутренних органов. Имеется клиническое сходство с мукополисахаридозами и гаглиозидозами.
При маннозидозе (Оккермана болезнь) на первом году жизни появляется катаракта.
При сульфатидозе ювенильном – нистагм, слабовыраженная пигментация глазного дна.
Муколипидоз 1 типа, липомукополисахаридоз. В 2–3 года появляется помутнение роговицы, на глазном дне – симптом «вишневой косточки».
Муколипидоз 3–4 типа. На 2–году жизни выраженное помутнение роговицы, снижение зрения, косоглазие.
Поражение органа зрения при нарушении обмена металлов
Большую диагностическую ценность имеют изменения глаз при нарушении обмена металлов. Наиболее яркая симптоматика выявляется при гепатоцеребральной дистрофии (болезнь Вильсона–Коновалова). При этом происходит отложение меди в роговице, радужной оболочке, в хрусталике. При биомикроскопии на роговице определяется пигментированное кольцо от слабо–коричневого, до зелено–бурого цвета (кольцо Кайзера–Флейшера). Развивается помутнение хрусталика в более поздних стадиях заболевания.
Еще более тяжелые изменения глаз, сопровождающиеся прогрессирующим снижением зрения, наблюдаются при синдроме Менкеса (кудрявых волос синдром). В сетчатке определяется истончение слоя нервных волокон, уменьшение количества ганглиозных клеток, замещение нервных волокон зрительного нерва глиальной тканью. Атрофия зрительного нерва и дистрофия сетчатки связаны со снижением меди и недостаточностью артериального кровотока.
При нарушении обмена железа, приводящем к отложению железа в различных тканях, – гемохроматозе (диабет бронзовый) наблюдается бронзовая окраска кожи век. Тяжесть век, иногда птоз вследствие миотонии развиваются при периодическом гиперкалиемическом параличе, в основном, в межприступный период.
Болезни, обусловленные нарушением обмена аминокислот
Цистиноз. Заболевание обусловлено ферментативным блоком в обмене цистина. Появляется в конце первого полугода жизни. У ребенка на фоне общих изменений появляется светобоязнь из–за отложения цистина в виде сильно рефлектирующих кристаллов. В роговице, конъюнктиве наблюдаются дистрофические изменения, также бывают конъюнктивит, сходящееся косоглазие. На периферии сетчатки иногда наблюдается отложение пигмента.
Появляется в конце первого полугода жизни. У ребенка на фоне общих изменений появляется светобоязнь из–за отложения цистина в виде сильно рефлектирующих кристаллов. В роговице, конъюнктиве наблюдаются дистрофические изменения, также бывают конъюнктивит, сходящееся косоглазие. На периферии сетчатки иногда наблюдается отложение пигмента.
При алкаптонурии гомогентизиновая кислота не расщепляется в организме до конечных продуктов, а откладывается в конъюнктиве, склере, которые принимают при этом темно–синюю окраску. На склере окрашенные участки имеют форму треугольников синего цвета, обращенных основанием к лимбу.
Одно из нарушений пигментного обмена – альбинизм, сопровождается дефицитом меланина в оболочках глазного яблока. Глазной альбинизм характеризуется отсутствием пигмента только в глазах; радужки слегка пигментированы, слабая пигментация глазного дна, хорошо видны хориоретинальные сосуды. С возрастом пигмент накапливается в радужке, но не в хориоидее. Наблюдаются светобоязнь, нистагм, различные аномалии рефракции. При Х–сцепленном типе глазного альбинизма отмечаются нарушения цветового зрения. Радужка просвечивает только у маленьких детей. Острота зрения улучшается в течение жизни. Характерны нистагм, светобоязнь, аномалии рефракции, однако они менее выражены, чем при тирозиназонегативном альбинизме. Для всех видов альбинизма рекомендуются светозащитные очки, коррекция аномалий рефракции, при нистагме и косоглазии – хирургическое лечение.
Гомоцистинурия проявляется марфаноподобным синдромом: подвывих хрусталика чаще книзу, нередко катаракта, миопия, врожденная глаукома, дегенерация сетчатки, тромбозы артерий и вен.
При фенилкетонурии с большим постоянством встречается голубой цвет радужки, развиваются глазодвигательные расстройства, косоглазие, амблиопия, атрофия зрительного нерва.
Наследственные болезни соединительной ткани
Синдром Марфана – наследственная доминантная болезнь соединительной ткани, при которой нарушен синтез белка соединительно–тканных волокон – фибриллина, что приводит к повышению растяжимости ткани. Офтальмологические изменения встречаются в 100% случаев вне зависимости от возраста детей. Наиболее часто встречается миопия различной степени (66%), гипоплазия радужки и пигментной каймы зрачкового края (57%), эктопия хрусталиков кверху, кнутри или кнаружи различной степени (54%), изменение калибра сосудов сетчатки (34%), катаракта, зрачковая перепонка, передний эмбриотоксон (8%), косоглазие и вторичная глаукома (6%), дегенерация сетчатки и врожденная глаукома в 2% случаев. Эктопия хрусталиков вследствие надрывов, разрывов и деструкции хрусталиковых связок постоянно прогрессирует, что отражается на зрительных функциях и плохо поддается коррекции очками. Наиболее часто эктопия хрусталиков встречается в среднем школьном возрасте, носит двусторонний характер, но степень выраженности эктопии может быть различной. Прослеживается прямая корреляция между степенью глазных изменений при синдроме Марфана и обменом оксипролина, высокая экскреция которого с мочой указывает на выраженные нарушения метаболизма коллагена.
Офтальмологические изменения встречаются в 100% случаев вне зависимости от возраста детей. Наиболее часто встречается миопия различной степени (66%), гипоплазия радужки и пигментной каймы зрачкового края (57%), эктопия хрусталиков кверху, кнутри или кнаружи различной степени (54%), изменение калибра сосудов сетчатки (34%), катаракта, зрачковая перепонка, передний эмбриотоксон (8%), косоглазие и вторичная глаукома (6%), дегенерация сетчатки и врожденная глаукома в 2% случаев. Эктопия хрусталиков вследствие надрывов, разрывов и деструкции хрусталиковых связок постоянно прогрессирует, что отражается на зрительных функциях и плохо поддается коррекции очками. Наиболее часто эктопия хрусталиков встречается в среднем школьном возрасте, носит двусторонний характер, но степень выраженности эктопии может быть различной. Прослеживается прямая корреляция между степенью глазных изменений при синдроме Марфана и обменом оксипролина, высокая экскреция которого с мочой указывает на выраженные нарушения метаболизма коллагена.
При синдроме Элерса–Данлоса–Черногубова (наследственная мезенхимальная дисплазия), в основе которого лежит дефект коллагена, глазные изменения наблюдаются у 15% больных: голубые склеры, эктопия хрусталика, глаукома, отслойка сетчатки, ретинопатия с множественными микроаневризмами, птоз, косоглазие, легкость выворота век, кератоконус, спонтанные разрывы склеры.
Глазные изменения являются ранним признаком синдрома Грендбланд–Страндберга (наследственная доминантная деструкция эластической ткани) у 50% больных. Характерно поражение сетчатки в виде красновато–коричневых извилистых полос в области диска зрительного нерва – ангиоидные полосы. Иногда они могут выглядеть, как полосы желтоватого, бурого или серого цвета. На ранних стадиях заболевания по периферии сетчатки – одиночные или собранные в группы пятна оранжево–розового цвета. Некоторые из них имеют блестящий белый цвет, другие – пигмент по краю. В поздних стадиях заболевания дегенерация сетчатки и изменение хориоидальных и ретинальных сосудов приводят к разрыву сетчатки и ее отслойке. Лечение описанных глазных симптомов симптоматическое и хирургическое.
Лечение описанных глазных симптомов симптоматическое и хирургическое.
Изменения глаз при несовершенном остеогенезе (синдроме ломких костей, голубых склер) могут быть единственным ранним симптомом заболевания. Поражение глаз характеризуется голубой окраской склер, от слабовыраженной до насыщенной. Это наиболее постоянный симптом заболевания. Часто участок склеры ближе к роговице светлее, образуется так называемое кольцо Сатурна. Нередко возникает эмбриотоксон, истончение роговицы, мегалокорнеа, пятнистость роговицы, первичная и вторичная глаукома.
Брахидактилии–сферафакии синдром (Вейля– Марчезани синдром). Общие симптомы заболевания противоположны болезни Марфана. Изменения со стороны глаз характеризуются мелкой передней камерой в центре и глубокой по периферии, с дрожанием радужки, последняя атрофична. Хрусталик шаровидной формы, уменьшен в размерах. Хорошо видны волокна хрусталиковой связки, часто наблюдается вывих или подвывих хрусталика в переднюю камеру и стекловидное тело. Нередко развивается глаукома из–за дисэмбриогенеза структур угла передней камеры. Наблюдаются пигментная дегенерация сетчатки, атрофия зрительного нерва, высокая хрусталиковая близорукость, отслойка сетчатки.
Изменения органа зрения при ревматических болезнях
Ревматизм – системное воспалительное заболевание с преимущественной локализацией процесса в сердечно–сосудистой системе, развивающееся в связи с острой инфекцией, вызванной b–гемолитическим стрептококком группы А. Заболевание глаз при ревматизме наблюдается весьма часто – от 4 до 6%, по данным различных авторов.
У детей наиболее часто наблюдаются ревматические увеиты и ретиноваскулиты. Ревматический увеит может сочетаться со склеритом или возникает самостоятельно. Поражение может быть как односторонним, так и двусторонним. Иридоциклит носит диффузный негранулематозный характер с обильным серозным экссудатом и мелкими роговичными преципитатами. Течение быстрое, бурное, возможны рецидивы.
Как правило, увеит начинается на фоне обострения атаки ревматизма. Так как в клинической картине увеита преобладают процессы экссудации, наступает раннее помутнение стекловидного тела. На глазном дне наблюдаются явления реактивного папиллита, отека сетчатки и ретиноваскулита.
Так как в клинической картине увеита преобладают процессы экссудации, наступает раннее помутнение стекловидного тела. На глазном дне наблюдаются явления реактивного папиллита, отека сетчатки и ретиноваскулита.
Частым симтомом поражение глаза при системной красной волчанке является ретинопатия в виде ватообразных очагов в перипапиллярной области сетчатки, в более тяжелых случаях наблюдаются кровоизлияния в сетчатку и отек зрительного нерва. У детей нередки тяжелые склериты, приводящие к перфорации и вызывающие воспаление в оболочках глаза. Исходом заболевания является атрофия глазного яблока.
Своеобразные изменения глаз наблюдаются при склеродермии. Чаще всего изменяется кожа век в виде уплотнений и участков атрофии. Типичны хронические конъюнктивиты, при вовлечении в процесс слезных желез возникает сухой кератоконъюнктивит.
Поражение глаз при ювенильном ревматоидном артрите наблюдается в 40–70% случаев. Чаще болеют девочки. Возникает вялотекущий фибринозный иридоциклит, рано появляется катаракта и дистрофия роговиц, более выраженная по ходу глазной щели. Процесс, как правило, рецидивирует. Ежемесячный осмотр окулиста необходим каждому ребенку с ревматоидным увеитом. Лечение комплексное и длительное.
В последние годы внимание клиницистов привлекает антифосфолипидный синдром, клиника которого крайне многообразна, поскольку имеет месть проявления, характерные для аутоиммунных заболеваний. Со стороны глаз характерно наличие рецидивирующего увеита, поражение сосудов сетчатки, орбиты, связанные с тромбозом. В этих случаях назначается комплексная терапия с обязательной иммуномодулирующей терапией по определенной схеме.
Особенности течения увеитов у детей
Особенности строения глазного яблока, как одного из «забарьерных» органов, состоят в том, что, например, сосудистая оболочка глаза (радужка, цилиарное тело, хориоидея) может быть одной из первых вовлечена в патологический процесс при заболеваниях ребенка различной этиологии.
Воспаление сосудистой оболочки – увеиты, одно из тяжелых проявлений общих детских болезней, их исходом в 25% случаев является слепота и слабовидение.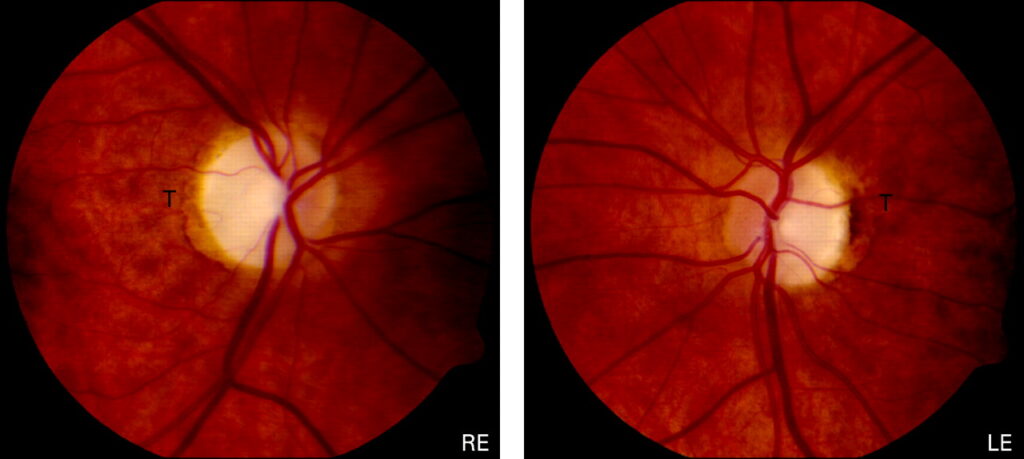 Скрытое начало заболевания (особенно у детей раннего возраста), двусторонность поражения, хроническое рецидивирующее течение, частые осложнения требуют возможно более ранней диагностики, своевременного лечения и профилактики.
Скрытое начало заболевания (особенно у детей раннего возраста), двусторонность поражения, хроническое рецидивирующее течение, частые осложнения требуют возможно более ранней диагностики, своевременного лечения и профилактики.
25–летний опыт по диагностике и лечению эндогенных увеитов у детей показал, что преобладают стрепто– и стафилококковые токсико–аллергические увеиты, ассоциированные с хроническими очагами инфекции (25%) и вирусные увеиты (25%). В последние годы отмечается увеличение до 24% увеитов туберкулезной этиологии. Весьма широко распространены поражения глаз при ювенильном ревматоидном артрите и реже при токсоплазмозе. Однако в последние годы четко прослеживается тенденция к уменьшению числа больных с ревматоидным и токсоплазмозным увеитом, соответственно до 9 и 3% случаев.
В 2 раза чаще увеиты возникают у детей школьного возраста (до 79% случаев). Отмечается выраженная тенденция к увеличению числа больных увеитами среди детей 7–12 лет (56%). Соотношение количества впервые выявленных и рецидивирующих увеитов у мальчиков и девочек остается постоянным (42 и 58%, соответственно).
Характерна связь этиологии увеита и возраста больного. Фокальные токсико–аллергические увеиты чаще возникают у детей 4–6 лет и 7–12 лет, вирусные увеиты – преимущественно у школьников (71–86%), особенно 7–12–летних, у детей до 1 года жизни, а также и в сочетании с бактериальной инфекцией в возрасте до 3–х лет.
Туберкулезные увеиты, в основном в виде токсико–аллергических, в 4 раза чаще встречаются у школьников, преимущественно в 13–15 лет, а в последнее десятилетие при урежении случаев ювенильного ревматоидного увеита у детей младшего возраста, увеличилась заболеваемость этой патологией у школьников 7–12 лет.
Тяжесть увеитов у детей отличается билатеральным поражением глаз при первичных и рецидивирующих увеитах, соответственно в 48 и 55% случаев, что указывает на аутоиммунный характер заболевания.
Характерной клинической чертой является зависимость симметричности поражения глаз от этиологии увеита: при ревматоидной этиологии – у 79% больных, токсоплазмозной – у 59% и смешанной – у 52%.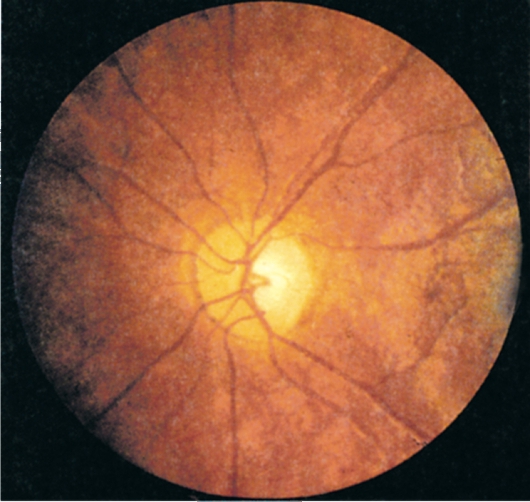 Достаточно часто двустороннее заболевание глаз наблюдается при туберкулезной (35%) и фокальной (40%) инфекции. В основном одностороннее поражение характерно для увеитов вирусной этиологии (94% случаев). Частота двустороннего поражения сосудистой оболочки увеличивается при экссудативно–пролиферативном течении воспалительного процесса.
Достаточно часто двустороннее заболевание глаз наблюдается при туберкулезной (35%) и фокальной (40%) инфекции. В основном одностороннее поражение характерно для увеитов вирусной этиологии (94% случаев). Частота двустороннего поражения сосудистой оболочки увеличивается при экссудативно–пролиферативном течении воспалительного процесса.
В оценке тяжести воспалительного процесса имеет значение острота течения заболевания, которая коррелирует с этиологией увеита и возрастом больного. При первичном увеите в 71% случаев наблюдается острое течение процесса, в то время как при рецидивирующих увеитах преобладает подострое (69% случаев).
Ведущей формой увеита у детей разного возраста является иридоциклит (75% больных).
Периферический увеит наблюдается у 23–48% больных. В клинической картине преобладает поражение плоской части цилиарного тела и реже крайней периферии глазного дна (в виде полиморфных очагов и перивазатов). В процесс, как правило, вовлекается сетчатка и ДЗН в виде отека и реактивного папиллита, а также стекловидное тело.
Панувеит (вовлечение всех отделов сосудистой оболочки) составляет 10–12%.
Существует связь между формой поражения сосудистой оболочки, возрастом ребенка и этиологией заболевания. Наиболее часто иридоциклит наблюдается при ревматоидной (80%), вирусной (77%) и фокальной этиологии. Периферические увеиты сопутствуют токсико–аллергическим фокальным увеитам в 29% случаев, вирусным – в 19%, чаще встречаются при смешанных (в основном туберкулезно–бактериальных и вирусных) – 35% случаев. Панувеиты выявляются у больных увеитами фокальной/стрепто–стафилококковой этиологии – 17%, туберкулезной – 13% и наиболее часто при сомнительной этиологии – 27%.
Хориоретиниты чаще всего наблюдаются при туберкулезной (53%), токсоплазмозной (50%), реже – вирусной (4%) этиологии. Увеиты туберкулезной и токсоплазной этиологии носят как метастатический, так и токсико–аллергический характер. Метастатический туберкулезный увеит встречается редко (один случай в 2–3 года). Поступление детей в стационар в основном связано с рецидивами заболевания. Следует отметить, что течение рецидивов токсоплазмозного увеита сопровождалось низкими титрами специфических антител в сыворотке крови. При врожденном токсоплазмозе глазные симптомы наблюдаются у 70–80% детей, двусторонний процесс у 48%, чаще хориоретинальный. У 30% детей с врожденным токсоплазмозным увеитом наблюдается рецидив заболевания в разном возрасте. Говоря о токсоплазмозе, необходимо знать, что токсоплазмоз является причиной 30–54% случаев врожденных уродств глаза и слепоты. Среди этих больных у 16% – полная потеря трудоспособности и у 35% – частичная.
Поступление детей в стационар в основном связано с рецидивами заболевания. Следует отметить, что течение рецидивов токсоплазмозного увеита сопровождалось низкими титрами специфических антител в сыворотке крови. При врожденном токсоплазмозе глазные симптомы наблюдаются у 70–80% детей, двусторонний процесс у 48%, чаще хориоретинальный. У 30% детей с врожденным токсоплазмозным увеитом наблюдается рецидив заболевания в разном возрасте. Говоря о токсоплазмозе, необходимо знать, что токсоплазмоз является причиной 30–54% случаев врожденных уродств глаза и слепоты. Среди этих больных у 16% – полная потеря трудоспособности и у 35% – частичная.
У детей раннего возраста наблюдаются увеиты вирусной и вирусно–кокковой этиологии: вирус простого герпеса, цитомегаловирус (неонатальные иридоциклиты, врожденные увеиты и периферические увеиты младшего возраста), в последние годы – энтеровирусы (ЕСНО–19, ЕСНО–11 А и Б).
Цитомегаловирусная инфекция является одной из наиболее частых вирусных патологий новорожденных, которая вызывает различные поражения глаз : дакриоциститы, конъюнктивиты, кератомаляцию, склерит, катаракту, хориоретинит, периваскулярные экссудаты и кровоизлияния в сетчатку, атрофию и врожденные дефекты зрительного нерва.
Частота заболевания повышается после применения иммунодепрессивной и цитостатической терапии. Среди симптоматики цитомегаловирусной инфекции поражение глаз в виде хориоретинита встречается в 20% случаев. При трансплантации органов через 12–30 месяцев у 1,4% больных выявляется цитомегаловирусный хориоретинит.
В последнее годы вирус простого герпеса является самой распространенной вирусной инфекцией человека, инфицирование глаз возможно как непосредственно из амниотических вод, родовых путей матери, так и гематогенным или периневральным путем при генерализованной инфекции плода или новорожденного. При этом поражение глаз варьирует от конъюнктивита, кератита до увеита. Наиболее частой причиной герпеса новорожденных является ВПГ–2, который вызывает более тяжелые изменения глаз, чем ВПГ–1.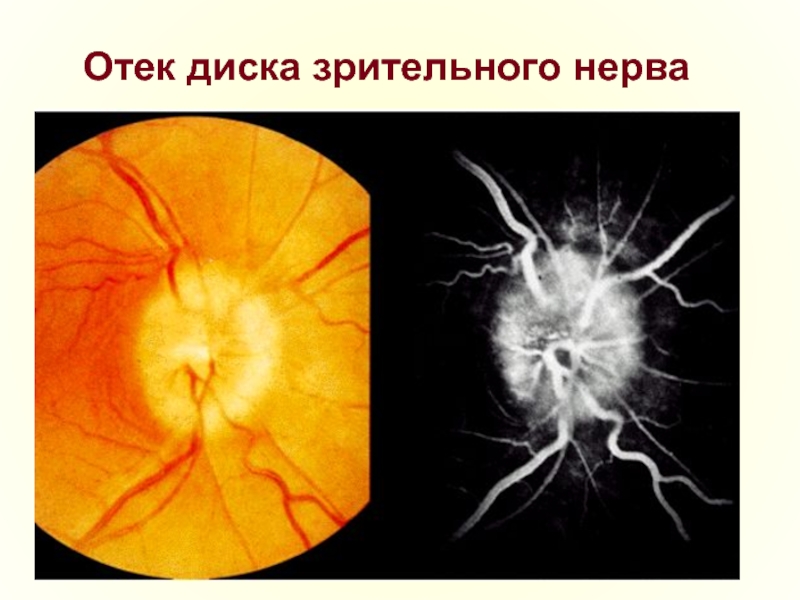
Функциональный исход увеитов зависит от характера осложнений, удельный вес которых резко возрастает при рецидивирующем течении увеита. Ведущее место занимает перипапиллярный и макулярный отек сетчатки (67%), который может привести к необратимым дистрофическим изменениям в этих структурах глаза. Выраженное помутнение стекловидного тела встречается в 67% случаев, мембраношвартообразование в 4%. Прослеживается тенденция к быстрому развитию катаракты почти у трети больных, особенно при ювенильном ревматоидном увеите. В 15% случаев наблюдается дистрофия роговицы, также наиболее рано возникающая при ревматоидном артрите. Нередко возникают ретиноваскулиты, подтверждающие аутоиммунный характер увеита (17%), оптические невриты (6%). Почти у 1/4 больных появляется хориоретинальная дистрофия различной степени выраженности, кровоизлияния в сетчатку и частичный гемофтальм наблюдаются у 4% больных, отслойка сетчатки (2%), субатрофия глазного яблока у детей первого года жизни (3%), вторичная глаукома, особенно у детей раннего возраста, (6%) и др.
Лечение увеитов проводится в стационарных условиях, при этом сроки клинического и истинного выздоровления нередко не совпадают. Эти данные подтверждаются комплексными клинико–лабораторными исследованиями, включающими изучение процесса перекисного окисления липидов; антиоксидантных резервов организма, уровня глюкокортикоидов, изменения фракций кислых гликозамингликанов и др. Лечение включает купирование активного воспалительного процесса, лечение хронических очагов инфекции, реабилитационные мероприятия, направленные на повышение зрительных функций и ликвидацию осложнений, предупреждение рецидивов заболевания.
Учитывая тяжесть поражения глаз при увеитах и увеличение заболеваемости увеитами у детей в 5 раз за последние годы, внимание к этой патологии со стороны врачей–педиатров должно быть особенно усилено в плане оказания своевременной специализированной помощи.
Изменения глаз при инфекционных заболеваниях
При кори симптом светобоязни, легкой конъюнктивальной инъекции глазного яблока возникает на второй день заболевания, являясь предвестником сыпи.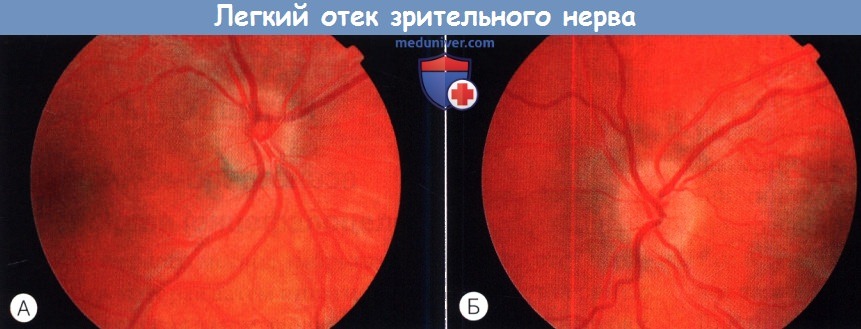 У некоторых больных можно обнаружить на конъюнктиве век пятна типа Коплика–Филатова. На 4–5 день болезни наряду с высыпаниями на коже отмечается усиление светобоязни, появляется блефароспазм, слизистое отделяемое из глаз. При осмотре наблюдается значительная гиперемия конъюнктивы век и глазного яблока. В связи со значительным блефароспазмом и отеком конъюнктивы ухудшаются условия питания роговицы, что приводит у маленьких и ослабленных детей к появлению в 75% в ее поверхностных слоях мелких инфильтратов и эрозий, окрашивающихся флюоресцеином. Поскольку заболевание снижает реактивность организма ребенка, в период реконвалесценции может произойти обострение скрофулезных поражений глаз или присоединение вторичной инфекции в виде рецидивирующих ячменей, язвенных блефаритов, конъюнктивитов и язв роговицы. В редких случаях при кори наблюдаются изменения на глазном дне в виде невритов зрительного нерва, кровоизлияний и псевдоальбуминурических ретинитов.
У некоторых больных можно обнаружить на конъюнктиве век пятна типа Коплика–Филатова. На 4–5 день болезни наряду с высыпаниями на коже отмечается усиление светобоязни, появляется блефароспазм, слизистое отделяемое из глаз. При осмотре наблюдается значительная гиперемия конъюнктивы век и глазного яблока. В связи со значительным блефароспазмом и отеком конъюнктивы ухудшаются условия питания роговицы, что приводит у маленьких и ослабленных детей к появлению в 75% в ее поверхностных слоях мелких инфильтратов и эрозий, окрашивающихся флюоресцеином. Поскольку заболевание снижает реактивность организма ребенка, в период реконвалесценции может произойти обострение скрофулезных поражений глаз или присоединение вторичной инфекции в виде рецидивирующих ячменей, язвенных блефаритов, конъюнктивитов и язв роговицы. В редких случаях при кори наблюдаются изменения на глазном дне в виде невритов зрительного нерва, кровоизлияний и псевдоальбуминурических ретинитов.
Начиная с первых дней заболевания, следует промывать глаза ребенка раствором фурацилина, закапывать рыбий жир с витамином А, 0,01% раствор рибофлавина и использовать 1% синтомициновую эмульсию.
Коклюш характеризуется появлением кровоизлияний под конъюнктиву, реже в сетчатку. Если имеются кровоизлияния в ретробульбарную клетчатку, то появляется экзофтальм (за счет судорожного кашля, токсического поражения сосудов эндотоксином палочки Борде–Жангу).
Глазные симптомы при скарлатине появляются одновременно с повышением температуры. У детей наблюдается нерезко выраженная гиперемия конъюнктивы век, легкая поверхностная инъекция глазных яблок, слизистое отделяемое из конъюнктивального мешка. Осложнения со стороны роговицы встречаются только у ослабленных детей в виде язв роговицы, вызванных гемолитическим стрептококком, или фликтенулезного кератита. У маленьких ослабленных детей изредка встречаются пленчатые конъюнктивиты. Лечение скарлатинозных конъюнктивитов заключается в промывании глаз раствором фурацилина, закапывании 20% раствора сульфацила–натрия. При поражении роговицы дополнительно применяют витаминные капли и 1% синтомициновую эмульсию.
При поражении роговицы дополнительно применяют витаминные капли и 1% синтомициновую эмульсию.
Поражение глаз при ветряной оспе проявляется симптомами подострого конъюнктивита, высыпаниями характерных ветряночных пустул по краям век, на конъюнктиве и у лимба. После вскрытия пузырьков на их месте появляются язвочки, оставляющие после себя на конъюнктиве нежные поверхностные рубчики круглой формы. В редких случаях тяжелого течения заболевания и у ослабленных детей наблюдаются кератиты по типу метагерпетического или дисковидного, ириты и хориоретиниты.
Лечение состоит в закапывании в глаза раствора фурацилина, сульфацила–натрия, при поражении роговицы – ацикловира, витаминных капель и мазей, смазывании пустул на коже век 1% раствором бриллиантовой зелени. При вакцинации возможно занесение детьми оспенного детрита на конъюнктиву и кожу век. Через 3–8 дней после аутоинокуляции могут возникнуть вакцинные пустулы (пузырьки с желтоватым содержимым на отечной и гиперемированной коже или конъюнктиве), кератит. Для предупреждения заболевания необходимо в период вакцинации вести тщательное наблюдение за детьми раннего возраста с целью предупреждения расчесывания пустул.
При эпидемическом паротите наиболее частое осложнение – дакриоадениты, при которых появляется гиперемия и отек верхнего века, глазная щель приобретает S–образную форму. У верхне–наружного края орбиты в области слезной железы возникает плотная болезненная припухлость, в наружной половине глазного яблока отмечается хемоз конъюнктивы. Реже встречаются параличи и лагофтальм, редки склериты и эписклериты, кератит, иридоциклит и ретробульбарные невриты.
При дифтерии наиболее часто поражаются конъюнктива в виде фибринозных пленок и роговица. В позднем паралитическом периоде вследствие воздействия дифтерийного токсина на III пару черепно–мозговых нервов может развиться паралич аккомодации с мидриазом или без него. Первая врачебная помощь при заболеваниях роговицы и конъюнктивы заключается в назначении антибиотиков и антисептиков в виде капель.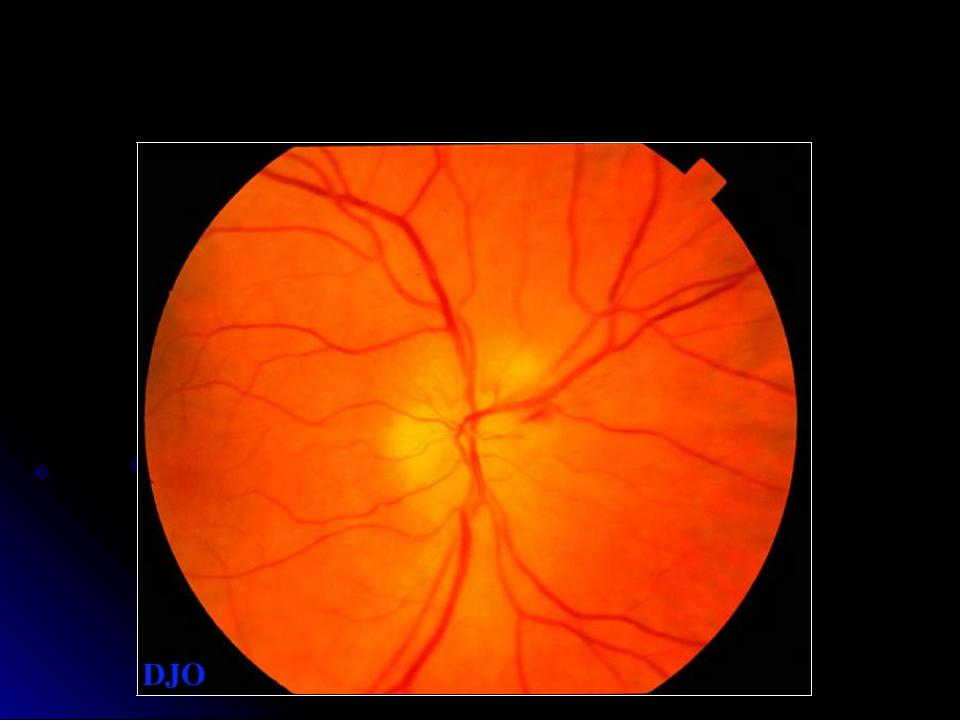 Лечение состоит только в своевременном специфическом лечении дифтерии.
Лечение состоит только в своевременном специфическом лечении дифтерии.
Особого внимания требуют изменения глаз, вызванные вирусом иммунодефицита человека (ВИЧ). Как правило, глазные изменения появляются при выраженной стадии СПИДа. При этом инфекционные поражения глаз вызываются различными возбудителями. Среди них наиболее опасен цитомегаловирус, обнаруживаемый у 80% больных СПИДом. Выявляются некротические хориоретиниты, оптические невриты, панувеиты. У одной трети больных развивается саркома Капоши, при этом сосудистое опухолевидное образование нередко появляется на веках. На глазном дне развиваются воспалительные инфильтраты с геморрагиями различной давности, отмечаются глазодвигательные расстройства.
Достаточно часто у детей наблюдается поражение глаз при листериозе. Слизистая глаз – входные ворота инфекции. При глазо–железистой форме на стороне поражения развиваются конъюнктивит с небольшим гнойным отделяемым и отек век. На конъюнктиве – крупные фолликулы с желтоватым оттенком на верхушке, которые часто сливаются друг с другом. В центре такой группы фолликулов можно выявить гранулему размером до 3 мм и больше. Увеличиваются и болезненны околоушные и предушные, а иногда и другие лимфатические узлы. Этот клинический симптомокомплекс всегда сопровождается высокой температурой и недомоганием, лейкоцитозом. Процесс длится до 1–3 месяцев. Эта форма листериоза может сопровождаться септицемией. У новорожденных детей наблюдается конъюнктивит с рождения, с высыпаниями серовато–белыми в виде просяного зерна на слизистых и коже. Хороший терапевтический эффект оказывает местное применение тетрациклинов, эритромицина, левомицетина.
Изменения глазного дна при вторичной гипертонии
По данным различных авторов, у страдающих гипертонической болезнью глазное дно изменено в 50–95% случаев. Изменения зависят от возраста больного, течения и характера болезни, сопутствующих заболеваний.
Ранние изменения глазного дна со снижением зрительных функций наблюдаются у детей со вторичной гипертонией. Среди школьников повышение артериального давления наблюдается у 10%, причем частота симтоматической гипертонии составляет 40% от общего числа больных с повышенным артериальным давлением. Характерными чертами гипертонической ангиопатии являются сужение артерий, расширение вен и неравномерность калибра сосудов. У детей младшего и раннего школьного возраста, в отличие от взрослых, отсутствует стадия ангиосклероза. Явления гипертонической ретинопатии развиваются достаточно быстро: на глазном дне появляются хлопьевидные очаги транссудации, кровоизлияния, отек ДЗН. Ранние изменения глазного дна со снижением зрительных функций наблюдаются у детей со вторичной гипертонией на почве опухолей надпочечников – феохромоцитомой (хромадофиномой), при тяжелой патологии почек. При этом на глазном дне с типичной картиной ангиоретинопатии имеется макулопатия в виде фигуры многолучевой звезды в связи с выраженным отложением холестерина по ходу нервных волокон сетчатки. У больных с хромадофиномой даже после успешного удаления опухоли в макулярной области длительное время остаются указанные изменения. При этой патологии показана местная длительная нейротрофическая и рассасывающая терапия, которая способствует повышению зрительных функций. Дети с артериальной гипертонией должны находиться под регулярным диспансерным наблюдением не только у педиатра, но и у офтальмолога.
Среди школьников повышение артериального давления наблюдается у 10%, причем частота симтоматической гипертонии составляет 40% от общего числа больных с повышенным артериальным давлением. Характерными чертами гипертонической ангиопатии являются сужение артерий, расширение вен и неравномерность калибра сосудов. У детей младшего и раннего школьного возраста, в отличие от взрослых, отсутствует стадия ангиосклероза. Явления гипертонической ретинопатии развиваются достаточно быстро: на глазном дне появляются хлопьевидные очаги транссудации, кровоизлияния, отек ДЗН. Ранние изменения глазного дна со снижением зрительных функций наблюдаются у детей со вторичной гипертонией на почве опухолей надпочечников – феохромоцитомой (хромадофиномой), при тяжелой патологии почек. При этом на глазном дне с типичной картиной ангиоретинопатии имеется макулопатия в виде фигуры многолучевой звезды в связи с выраженным отложением холестерина по ходу нервных волокон сетчатки. У больных с хромадофиномой даже после успешного удаления опухоли в макулярной области длительное время остаются указанные изменения. При этой патологии показана местная длительная нейротрофическая и рассасывающая терапия, которая способствует повышению зрительных функций. Дети с артериальной гипертонией должны находиться под регулярным диспансерным наблюдением не только у педиатра, но и у офтальмолога.
.
eyeNEWS — Все новости офтальмологии. Версия 6.0
1. Бледность и малые размеры диска зрительного нерва (в 2-3 раза меньше нормы) вследствие недоразвития ганглиозных клеток носит название:
Проверить
2. При аплазии зрительного нерва отсутствует:
Проверить
3. Зрительные функции при аплазии зрительного нерва:
Проверить
4. Врожденные аномалии зрительного нерва включают все перечисленное, кроме:
Проверить
5. Врожденные аномалии зрительного нерва подлежат:
Проверить
6. Псевдоневрит зрительного нерва — это:
Псевдоневрит зрительного нерва — это:
Проверить
7. Псевдоневрит чаще всего сочетается с:
Проверить
8. Найдите ошибку! Врожденные аномалии зрительного нерва включают:
Проверить
9. Друзы диска зрительного нерва — это:
Проверить
10. Наличие изменений в области диска зрительного нерва, характеризующихся наличием «языков пламени», «лисьих хвостов», веерообразно отходящих от ДЗН к сетчатки, носит название:
Проверить
11. В хиазме перекрещивается около:
Проверить
12. Застойные диски зрительных нервов характеризуются:
Проверить
13. Начальная стадия застойного диска зрительного нерва характеризуется всем перечисленным, кроме
Проверить
14. Выраженная стадия застойного диска зрительного нерва характеризуется всем перечисленным, кроме:
Проверить
15. Причиной развития застойных дисков зрительных нервов могут быть:
Проверить
16. Синдром Фостера-Кеннеди характеризуется:
Проверить
17. Застойные диски наблюдаются крайне редко при локализации опухоли в:
Проверить
18. Для вторичной атрофии зрительного нерва после застоя характерно все перечисленное, кроме:
Проверить
19. Простые застойные диски характеризуются:
Проверить
20. Осложненные застойные диски характеризуются:
Проверить
21. В начальной стадии развития застойных дисков зрение:
Проверить
22. По мере нарастания симптомов застойного диска зрительного нерва зрение:
Проверить
23. Наиболее ранним изменением поля зрения при застойном диске зрительного нерва является:
Проверить
24. Невриты зрительных нервов характеризуются всем перечисленным, кроме:
Невриты зрительных нервов характеризуются всем перечисленным, кроме:
Проверить
25. Невриты зрительных нервов характеризуются всем перечисленным, кроме:
Проверить
26. Неврит зрительного нерва относится к заболеваниям:
Проверить
27. При невритах зрительного нерва зрение:
Проверить
28. При неврите зрительного нерва проминенция диска:
Проверить
29. При неврите зрительного нерва цвет диска:
Проверить
30. При друзах зрительного нерва со стороны ретинальных сосудов отмечается:
Проверить
31. При застойных дисках зрительного нерва со стороны ретинальных сосудов отмечается:
Проверить
32. При ретробульбарном неврите диск зрительного нерва:
Проверить
33. Лечение ретробульбарных невритов включает:
Проверить
34. По офтальмоскопической картине в течении застойного диска зрительного нерва различают:
Проверить
35. Болевой синдром встречается при:
Проверить
36. При неврите зрительного нерва в острый период заболевания стекловидное тело:
Проверить
37. Кровоизлияния при неврите зрительного нерва локализуются:
Проверить
38. При периферической форме ретробульбарных невритов наблюдается:
Проверить
39. При аксиальной форме ретробульбарных невритов наблюдается:
Проверить
40. Поражения зрительного нерва при рассеянном склерозе протекают преимущественно в виде:
Проверить
41. Для поражения зрительного нерва при алкогольно-табачной интоксикации характерно все перечисленное, кроме:
Проверить
42. Симптом Кестенбаума характерен для:
Симптом Кестенбаума характерен для:
Проверить
43. Отек и резкая ишемия диска зрительного нерва, сужение артериальных сосудов характерны для:
Проверить
44. При задней ишемической нейропатии наблюдается:
Проверить
45. Найдите ошибку! К причинам возникновения атрофии зрительного нерва относят:
Проверить
46. Гомонимная гемианопсия обусловлена:
Проверить
47. Битемпоральная гетеронимная гемианопсия развивается при локализации патологического очага:
Проверить
48. Биназальная гетеронимная гемианопсия развивается при локализации патологического очага:
Проверить
49. Причиной вторичной атрофии зрительных нервов является:
Проверить
50. При опухолях гипофиза, повышении внутричерепного давления, расширении III желудочка мозга наиболее типичны изменения поля зрения в виде:
Проверить
Отёк диска зрительного нерва
5. Лечение.
(Treatment)
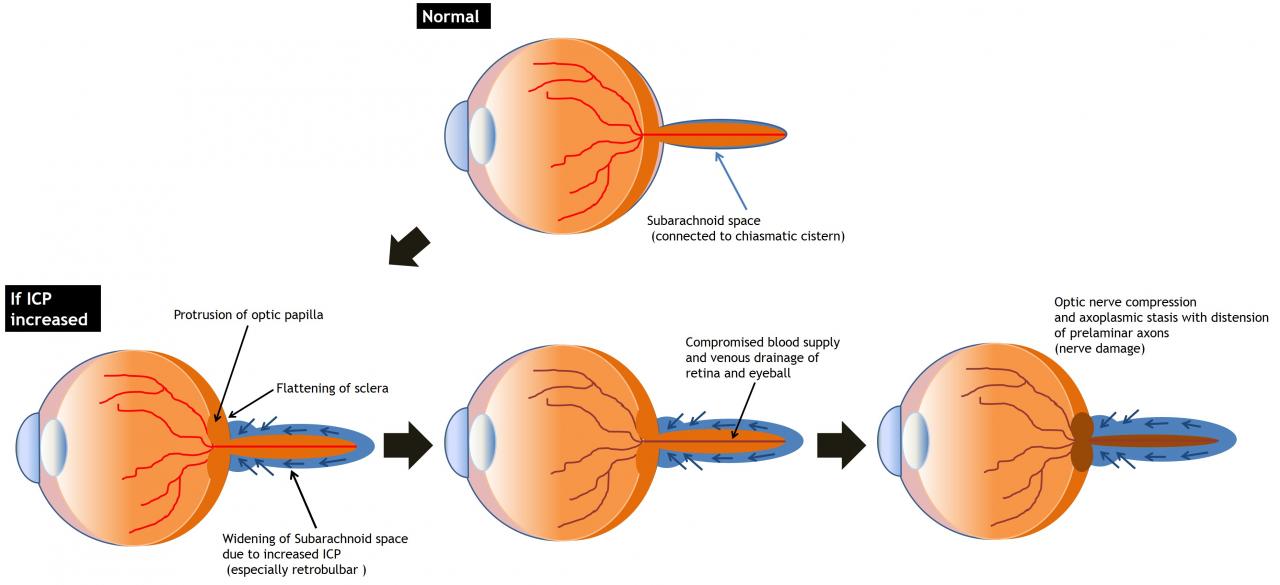
Исторически сложилось так, что отек диска зрительного нерва является потенциальным противопоказанием к люмбальной пункции, а это указывало на риск тенториальной грыжи и последующей смерти от мозговой грыжи, однако, новые методы визуализации являются более полезными в определении того, когда и когда не проводить люмбальную пункцию. изображение, полученное с помощью КТ или МРТ, как правило, являются показателем того, есть структурные причины, то есть, опухоли. МР-ангиография и МР-венографии могут также быть назначены, чтобы исключить возможность стеноза или тромбоза артериальных или венозных систем.
Лечение зависит от причины. тем не менее, основной причиной отека диска зрительного нерва является повышение внутричерепного давления. это опасный симптом, указывающий на угрозу опухоль мозга, воспаление ЦНС и внутричерепной гипертензии, которая может произойти в ближайшем будущем.
это опасный симптом, указывающий на угрозу опухоль мозга, воспаление ЦНС и внутричерепной гипертензии, которая может произойти в ближайшем будущем.
Таким образом, биопсия обычно выполняется до лечения на начальных этапах отека диска зрительного нерва, для определения наличия опухоли головного мозга. при обнаружении, лазерное лечение, лучевая терапия, и хирургия может быть использован для лечения опухолей.
Для снижения внутричерепного давления можно поставить на препараты для увеличения поглощения спинномозговой жидкости или уменьшения ее продукции. такие лекарства включают мочегонные средства, такие как ацетазоламид и фуросемид. эти мочегонные используются во время операции, а также может относиться к идиопатической внутричерепной гипертензии. идиопатическая внутричерепная гипертензия потеря веса даже потеря 10-15 % может привести к нормализации внутричерепного давления.
Между тем, стероиды могут уменьшить воспаление, если оно вызвано фактором повышенного внутричерепного давления, и может помочь предотвратить потерю зрения. тем не менее, стероиды, как известно, вызывают повышение внутричерепного давления, особенно при изменении дозировки. однако, если тяжелые воспалительные состояния существуют, например, рассеянный склероз, стероиды противовоспалительные эффекты, такие как метилпреднизолон и преднизолон может помочь.
Другие процедуры включают в себя повторные поясничные проколы, чтобы удалить избыток спинномозговой жидкости в черепе. отказ от потенциально причинных лекарственных средств, включая тетрациклины и аналоги витамина А, могут помочь уменьшить внутричерепного давления, однако это потребуется только в случае, если препарат действительно способствует увеличению внутричерепного давления.
Застойные диски зрительных нервов и их дифференциальная диагностика | Книги по офтальмологии
Описана симптоматика, методы диагностики, дифференциальная диагностика.
2018 год издания, 56 страниц
Цель руководства — ознакомление с офтальмологической симптоматикой, методами диагностики и дифференциальной диагностики пациентов с застойными дисками зрительных нервов. В руководстве рассмотрены современные данные об этиологии, патогенезе, методах диагностики застойных дисков зрительных нервов. Внесены существенные дополнения в разделы по методам исследования и дифференциальной диагностики пациентов с застойными дисками зрительных нервов.
В руководстве рассмотрены современные данные об этиологии, патогенезе, методах диагностики застойных дисков зрительных нервов. Внесены существенные дополнения в разделы по методам исследования и дифференциальной диагностики пациентов с застойными дисками зрительных нервов.
Предназначено для врачей-офтальмологов поликлинического и стационарного звеньев, невропатологов, нейрохирургов.
Данное руководство разработано и подготовлено сотрудниками Национального медицинского исследовательского центра нейрохирур¬гии им. академика Н.Н. Бурденко в соответствии с системой стандартов по информации, библиотечному и издательскому делу.
Рецензенты:
Г.Г. Шагинян, профессор кафедры нейрохирургии ФГБОУ ДПО «РМАНПО» Минздрава России, доктор медицинских наук
Н.Л. Шеремет, ведущий научный сотрудник отдела патологии зрительного нерва и сетчатки ФГБНУ «НИИГБ», доктор медицинских наук
СОДЕРЖАНИЕ
СПИСОК СОКРАЩЕНИЙ — 4
ПРЕДИСЛОВИЕ — 5
ВВЕДЕНИЕ — 8
Глава 1. ВНУТРИЧЕРЕПНАЯ ГИПЕРТЕНЗИЯ — 10
1.1. Ликвородинамика — 10
1.2. Патологические процессы, приводящие
к повышению внутричерепного давления — 11
Глава 2. ЗАСТОЙНЫЕ ДИСКИ ЗРИТЕЛЬНЫХ НЕРВОВ — 13
2.1. Этиология застойных дисков зрительных нервов — 13
2.2. Патогенез застойных дисков зрительных нервов — 17
2.3. Офтальмоскопическая картина при застойных дисках зрительных нервов — 18
2.4. Зрительные функции при застойных
дисках зрительных нервов — 25
Глава 3. СОВРЕМЕННЫЕ МЕТОДЫ ВИЗУАЛИЗАЦИИ ПРИ ОБСЛЕДОВАНИИ ПАЦИЕНТОВ С ЗАСТОЙНЫМИ ДИСКАМИ ЗРИТЕЛЬНЫХ НЕРВОВ — 27
Глава 4. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ЗАСТОЙНЫХ ДИСКОВ ЗРИТЕЛЬНЫХ НЕРВОВ — 31
Глава 5. ТАКТИКА ЛЕЧЕНИЯ ПАЦИЕНТОВ С ЗАСТОЙНЫМИ ДИСКАМИ ЗРИТЕЛЬНЫХ НЕРВОВ — 39
ЗАКЛЮЧЕНИЕ — 41
БИБЛИОГРАФИЧЕСКИЙ СПИСОК — 43
СПИСОК СОКРАЩЕНИЙ
ВЧГ — внутричерепная гипертензия
ВЧД — внутричерепное давление
ДВЧГ — доброкачественная внутричерепная гипертензия
ДЗН — диск зрительного нерва
ЗДЗН — застойный диск зрительного нерва
ЗН — зрительный нерв
МРТ — магнитно-резонансная томография
УЗИ — ультразвуковое исследование
ТВСГМ — тромбоз венозных синусов головного мозга
ПРЕДИСЛОВИЕ
Проблемы, связанные с внутричерепной гипертензией, у пациентов с нейрохирургической патологией многогранны, включают в себя вопросы диагностики, лечения, профилактики возможных осложнений и требуют для своего решения участия различных специалистов. Одной из составных частей комплекса диагностических мероприятий, направленных на выявление внутричерепной гипертензии, является нейроофтальмологическое обследование. Застойные диски зрительных нервов — признак повышения внутричерепного давления — впервые были описаны А. Грефе около 150 лет назад и на протяжении всего этого времени не переставали привлекать внимание исследователей. До настоящего времени выявлены далеко не все механизмы развития застойных дисков зрительных нервов. До конца не изучено, какую роль играет анатомическое строение зрительных нервов в развитии застойных дисков, не ясен патогенез зрительных нарушений у пациентов с застойными дисками.
Одной из составных частей комплекса диагностических мероприятий, направленных на выявление внутричерепной гипертензии, является нейроофтальмологическое обследование. Застойные диски зрительных нервов — признак повышения внутричерепного давления — впервые были описаны А. Грефе около 150 лет назад и на протяжении всего этого времени не переставали привлекать внимание исследователей. До настоящего времени выявлены далеко не все механизмы развития застойных дисков зрительных нервов. До конца не изучено, какую роль играет анатомическое строение зрительных нервов в развитии застойных дисков, не ясен патогенез зрительных нарушений у пациентов с застойными дисками.
Появившиеся за последние десятилетия новые медицинские технологии позволяют прижизненно изучать в норме и патологии структуру центральной нервной системы, в том числе и зрительных нервов. Достоинством данного руководства является сопоставление результатов исследования зрительных нервов при внутричерепной гипертензии современными методами визуализации с клинической картиной застойных дисков зрительных нервов.
Динамика развития застойных дисков зрительных нервов зачастую определяет тактику ведения нейрохирургических больных. Ранняя их диагностика является до настоящего времени проблемой, требующей разрешения. Нередко застойные диски зрительных нервов приводят к грубым зрительным нарушениям. Современные методы визуализации, ранняя диагностика и лечение застойных дисков зрительных нервов способствуют выявлению нейрохирургической патологии, сохранению зрительных функций.
Решение практических задач невозможно без теоретических представлений о том или ином явлении, в то же время практические знания обогащают теорию. В свете вышесказанного описание в руководстве клинических проявлений отдельных звеньев патогенеза застойных дисков зрительных нервов как основы совершенствования их диагностики у пациентов с нейрохирургической патологией является своевременным и актуальным.
Практическая ценность руководства состоит в создании системы диагностики и динамического наблюдения пациентов с застойными дисками зрительных нервов. Выработан алгоритм обследования и лечения пациентов с доброкачественной внутричерепной гипертензией.
Выработан алгоритм обследования и лечения пациентов с доброкачественной внутричерепной гипертензией.
Не вызывает сомнения, что настоящее руководство вызовет интерес у читателей, и прежде всего у офтальмологов, неврологов, нейрохирургов.
Г. Г. Шагинян, профессор кафедры нейрохирургии ФГБОУ ДПО «РМАНПО» Минздрава России, доктор медицинских наук
Одной из основных проблем, многие годы привлекающих внимание нейроофтальмологов, являются застойные диски зрительных нервов. Актуальность издания данного руководства определяется тем, что к сегодняшнему дню в литературе недостаточно полно отражены механизмы развития застойных дисков зрительных нервов, вопросы их ранней диагностики.
В практическом руководстве отражены современные представления об этиологии, патогенезе, клиническом течение застойных дисков зрительных нервов, методах их диагностики и дифференциальной диагностики. До настоящего времени диагностика застойных дисков зрительных нервов на ранних стадиях их развития представляет собой довольно сложную проблему. В то же время именно ранняя диагностика позволяет своевременно определить тактику ведения пациентов и избежать развития у них зрительных нарушений.
Наряду с клинической симптоматикой в практическом руководстве особое внимание уделяется таким современным методам визуализации зрительных нервов, как МРТ высокого разрешения, лазерная ретинотомография, ультразвуковое исследование.
Суммируя данные современных методов исследования, сопоставляя их с клиникой, авторы предлагают читателю четкий алгоритм обследования и ведения пациентов с застойными дисками зрительных нервов, практические рекомендации, направленные на раннюю их диагностику, предупреждение зрительных нарушений.
Практическое руководство может быть использовано при проведении учебных курсов по офтальмологии, а также в повседневной практической деятельности врачей-офтальмологов.
Н.Л. Шеремет, ведущий научный сотрудник отдела патологии зрительного нерва и сетчатки ФГБНУ «НИИГБ», доктор медицинских наук
Неврологические проявления у пациентов с друзами диска зрительного нерва Текст научной статьи по специальности «Клиническая медицина»
86 ^tl ПРАКТИЧЕСКАЯ МЕДИЦИНА
‘3 (114) апрель 2018 г.
УДК 617.731-07
Е.А. КАБАНОВА1, Е.Э. иОЙЛЕВА12
1МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова МЗ РФ, 127486, г. Москва, Бескудниковский бульвар, д. 59а
2Московский государственный медико-стоматологический университет имени А.И. Евдокимова, 127473, г. Москва, ул. Делегатская, д. 20, стр. 1
Неврологические проявления у пациентов с друзами диска зрительного нерва
Контактная информация:
Кабанова Евгения анатольевна — врач-офтальмолог, тел. +7-915-192-72-63, e-mail: [email protected] иойлева Елена Эдуардовна — доктор медицинских наук, ученый секретарь, профессор кафедры глазных болезней, тел. (495) 488-85-24, e-mail: [email protected]
Друзы диска зрительного нерва (ДЗН) являются одной из наиболее часто встречающихся аномалий развития зрительного нерва. В 2016-2017 гг. авторами статьи были проведены собственные исследования. По итогам обследования 6802 человек, работающих в одной холдинговой компании, аномалии диска зрительного нерва, а именно друзы ДЗН, выявлены у 35 человек, что составило 0,5%. Однако лишь в немногочисленных публикациях описаны неврологические проявления при данной патологии. В данной статье проведен анализ неврологических проявлений у пациентов с друзами ДЗН. По результатам опубликованных материалов у пациентов с друзами ДЗН были описаны жалобы на головные боли и головокружение. При неврологическом обследовании у пациентов с верифицированными друзами ДЗН были выявлены мигрень, эпилепсия и внутричерепная гипертензия. Для данного контингента больных были характерны изменения на ЭЭГ головного мозга в виде нарушения ритма. По данным авторов, статьи на МРТ головного мозга отмечены изменения ликворных пространств, врожденные мальформации, новообразования головного мозга. Наличие неврологических проявлений у пациентов с аномалиями развития зрительного нерва подтверждает важность дальнейшего изучения данной проблемы.
Наличие неврологических проявлений у пациентов с аномалиями развития зрительного нерва подтверждает важность дальнейшего изучения данной проблемы.
Ключевые слова: друзы диска зрительного нерва, мигрень, внутричерепная гипертензия, эпилепсия, МРТ головного мозга.
E.A. KABANOVA1, E.E. IOYLEVA12
1S. Fyodorov Eye Microsurgery Federal State Institution, 59a Beskudnikovsky Blvd., Moscow, Russian Federation, 127486
2A.I. Evdokimov Moscow State University of Medicine and Dentistry, 20/1 Delegatskaya Str., Moscow, Russian Federation, 127473
Neurological symptoms in patients with optic nerve disc drusen
Contact information:
Kabanova E.A. — ophthalmologist, tel. +7-915-192-72-63, e-mail: [email protected]
Ioyleva E.E. — D. Med. Sc., Scientific Secretary, Professor of the Ophthalmology Department, tel. (499) 488-85-24, e-mail: [email protected]
Drusen of the optic nerve disc are one of the most common anomalies of the optic nerve. In 2016-2017, the authors carried out a research of 6802 people working in the same company. Anomalies of an optic nerve disc in the forms of drusen were found in 35 people, i.e., 0.5%. However, only few publications describe the neurological symptoms associated with this pathology. In this article we analyze the neurologic symptoms in patients with optic nerve disc drusen. The published works describe such symptoms as headaches and dizziness. The neurologic research showed migraines, epileptic seizures and intracranial hypertension. For this group of patients, changes on the EEG in the form of rhythm disturbances were typical. 87
87
resonance imaging of the brain showed disorders of liquor spaces, congenital malformations and brain neoplasms. Existence of neurological symptoms in patients with optic nerve abnormalities confirms the importance of further studies of this issue. Key words: drusen of the optic nerve disc, migraines, intracranial hypertension, epilepsy, brain MRI.
Актуальность
Одной из наиболее часто встречающихся аномалий развития зрительного нерва являются друзы (ДЗН). В США и Великобритании друзы (ДЗН) встречаются примерно в 1-4%, в 85% случаев — имеют двухсторонний характер поражения [1, 2]. В 2016-2017 гг. авторами статьи были проведены собственные исследования. По итогам обследования 6802 человек, работающих в одной холдинговой компании, аномалии ДЗН, а именно друзы ДЗН, выявлены у 35 человек, что составило 0,5%.
Есть предположения, что друзы ДЗН являются генетически детерминированным заболеванием с аутосомно-доминантным типом наследования с неполной пенетрантностью [3, 4]. В настоящее время патогенез образования друз ДЗН до конца не изучен. Согласно одной из теорий, снижение скорости аксоплазматического тока запускает распад нервных волокон с последующим накоплением кальцинированных клеточных компонентов [5]. По другой теории в основе внутриклеточного митохондриаль-ного кальциноза лежит сниженный аксональный транспорт, при котором митохондрии, продолжая накапливать кальций, выходят во внеклеточное пространство, где постепенно дегенерируют в кальцинированные микротельца, формирующие друзы [6]. Друзы ДЗН — это гиалиновые, кальцифициро-ванные, межклеточные образования, расположенные в области ДЗН.
Выделяют поверхностно и глубоко расположенные друзы ДЗН. Поверхностные друзы могут быть выявлены при офтальмоскопическом исследовании. Они визуализируются в виде проминирующих бело-желтых, округлых телец расположенных на поверхности диска чаще в носовой половине. Однако при более глубоком их расположении в тканях ДЗН, когда друзы не выявляются при офтальмоскопии, а картина глазного дна напоминает застойный ДЗН возникают диагностические трудности [7]. Дифференциальная диагностика в таких случаях наиболее практически значима, так как основной причиной застойного диска является внутричерепная гипертензия [8, 9]. С целью выявления вызвавших ее причин проводят нейровизуализационные исследования головного мозга.
Они визуализируются в виде проминирующих бело-желтых, округлых телец расположенных на поверхности диска чаще в носовой половине. Однако при более глубоком их расположении в тканях ДЗН, когда друзы не выявляются при офтальмоскопии, а картина глазного дна напоминает застойный ДЗН возникают диагностические трудности [7]. Дифференциальная диагностика в таких случаях наиболее практически значима, так как основной причиной застойного диска является внутричерепная гипертензия [8, 9]. С целью выявления вызвавших ее причин проводят нейровизуализационные исследования головного мозга.
В 92,5% случаев друзы ДЗН приводят к развитию атрофии зрительного нерва, а в 24-87% случаев друзы обуславливают медленно прогрессирующие дефекты периферического и парацентрального поля зрения [10, 11].
Помимо нарушения зрительных функций, были описаны и неврологические проявления у пациентов с верифицированными друзами ДЗН. Однако вся опубликованная литература на данную тему немногочисленна и не обобщалась.
Первое описание неврологических проявлений у пациентов с друзами ДЗН относится к 40-м годам ХХ века [12]. По результатам публикаций наиболее часто у пациентов с друзами ДЗН выявлялись жалобы на головные боли и головокружения. Они описаны в 18-70% случаев [3, 13-16]. Случаи мигрени диагностированы в 5,3-38% случаев [3, 13, 17].
В 1979 году был впервые описан случай сочетания друз дЗн и идиопатической внутричерепной
гипертензии у женщины 42 лет с головными болями в анамнезе [18]. В дальнейшем были опубликованы клинические случаи сочетания друз и идиопатической внутричерепной гипертензии, в том числе и у детей [19-26]. Так, в 2004 году был описан клинический случай идиопатической внутричерепной гипертензии у девочки 11 лет с друзами ДЗН с жалобами на головные боли. По результатам обследования было выявлено: двустороннее увеличение зон слепого пятна; увеличение давления цереброспинальной жидкости до 40 мм вод. ст. и отсутствие изменения состава ликвора [27].
По результатам обследования было выявлено: двустороннее увеличение зон слепого пятна; увеличение давления цереброспинальной жидкости до 40 мм вод. ст. и отсутствие изменения состава ликвора [27].
Изучением неврологической симптоматики у детей с друзами ДЗН занимались финские ученые [28]. Обследовав группу из 50 детей, они выявили у них следующие неврологические симптомы: головная боль, рвота, судороги. Данные симптомы авторы разделили на 2 группы: 1) симптомы легкой дисфункции головного мозга; 2) мигрень и эпилепсия. У 24% детей отмечались эпилептические приступы. У 50% детей отмечалась патологическая ЭЭГ, типичная в одних случаях для эпилепсии, в других — для мигрени.
Впервые эпилептические приступы у пациентов с верифицированными друзами ДЗН были описаны в 1957 году и были выявлены в 3,3% случаев [29]. В последующих исследованиях частота выявления эпилепсии по данным разных авторов составила от 2,6 до 22,5% случаев [3, 13-16]. Данные показатели превышают распространенность эпилепсии в общей популяции, которая составляет 0,5-1% [30].
Первое изучение показателей ЭЭГ у пациентов с друзами ДЗН относится к 1945 году [31]. В 1973 году был обследован 31 пациент с друзами ДЗН, у 12 из них была выявлена патологическая ЭЭГ, но только у 1 был подтвержден диагноз латентной эпилепсии [32]. В дальнейшем патологические ритмы на ЭЭГ у пациентов с друзами ДЗН выявили в 21,6-50% случаев [13, 15, 16] случаев. В 1966 году найденные изменения на ЭЭГ было предложено разделить на группы: пограничные изменения, незначительное отклонение от нормы, умеренные отклонения, выраженные отклонения [3]. В 1983 году в Скандинавии в ходе неврологического обследования группы из 40 пациентов, кроме 9 случаев эпилепсии были также выявлены 2 аденомы гипофиза, 1 опухоль гипоталамической области, 2 интракраниальные аневризмы, 1 субдуральная гематома. В ходе радиологического обследования этих пациентов было отмечено увеличение турецкого седла в 5 случаях и симптом «пустого турецкого седла» в одном случае. По данным пневмоэнцефалографии было выявлено: «пустое турецкое седло» у 1-го пациента, опухоли гипофиза у 2-х пациентов и еще у 2-х — асимметрия боковых желудочков [13].
Появления новых методов нейровизуализации, таких как МРТ, позволило более детально диагностировать патологию головного мозга, в том числе и при друзах ДЗН.
По данным собственных исследований, у 51 пациента с верифицированными друзами ДЗн были выявлены жалобы на головные боли и головокружения. На основании жалоб и выявления дефектов в поле зрения у обследуемых пациентов, невроло-
88 ПРАКТИЧЕСКАЯ МЕДИЦИНА
‘3 (114) апрель 2018 г.
гом было назначено МРТ головного мозга. По данным заключений МРТ головного мозга выявлено: изменение ликворных пространств у 44 пациентов (расширения и асимметрии желудочков и субарах-ноидальных пространств, расширение базальных цистерн, расширение пространств Вирхова — Робина), а у 2-х пациентов — расширение супрасел-лярной цистерны и симптом «пустого турецкого седла». Чаще изменения ликворных пространств отмечались у пациентов в возрасте от 18 до 35 лет [33, 34]. Кроме того, по данным МРТ головного мозга, была диагностирована врожденная патология: сосудистая артериовенозная мальформация (Спец-лер-Мартин — 4-5 ст.) у 1 пациента, мешотчатая аневризма средней мозговой артерии у 1 пациента и эктопия миндалин мозжечка у 4 пациентов. Выявлены новообразования: микроаденома гипофиза у 1 и кисты шишковидной железы у 2 пациентов [35].
Заключение
Таким образом, в данной статье представлен обзор литературы по наличию неврологических проявлений у пациентов с верифицированными друзами ДЗН. По результатам опубликованных материалов у пациентов с друзами ДЗН были описаны жалобы на головную боль, головокружение, выпадение полей зрения. При неврологическом обследовании подтверждены мигрень, эпилепсия и внутричерепная гипертензии. У данной категории пациентов были выявлены изменения на ЭЭГ головного мозга, обнаружены изменения ликворных пространств, врожденные мальформации, новообразования головного мозга на МРТ головного мозга. Аналогичные неврологические проявления могут быть и у пациентов с застойными дисками зрительного нерва. Данные факты подтверждают необходимость неврологического обследования пациентов с аномалиями развития зрительного нерва.
ЛИТЕРАТУРА
1. Davis P.L., Jay W.M. Optic nerve head drusen // Semin. Ophthalmol. — 2003. — №18 (4). — P. 222-242.
2. Rubinstein K., Ali M. Retinal complication of optic disc drusen // Br. J. Ophthalmol. — 1982. — №66. — P. 83-95.
3. Lorentzen S.E. Drusen of the Optic Disk. A Clincal and Genetic Study // Acta Ophthalmol. Copenhagen. — 1966. — Р. 1-181.
4. Auw-Haedrich C., Staubach F., Witschel H. Optic disc drusen // Surv. Ophthalmol. — 2002. — №47. — Р. 515-532.
5. Seitz R. The intraocular drusenin German // Klinische Monatsblatterfur. — 1968. — №152 (2). — P. 203-211.
6. Tso M.O. Pathology and pathogenesis of drusen of the optic nerve head // Ophthalmology. — 1981. — Vol. 88, №10. — P. 1066-1080.
7. Бессмельцева О.И., Волков В.В., Багрова Л.В. Друзы диска зрительного нерва // Вестн. офтальмол. — 2000. — Т. 116, №4. — C. 28-30.
8. Иойлева Е.Э., Марченкова Т.Е. Способ дифференциальной диагностики друз диска зрительного нерва и застойного диска зрительного нерва // Патент РФ №2203000.
9. Свердлин С.М., Чухман Т.П. Друзы диска зрительного нерва // Х съезд офтальмологов России // Офтальмология. — 2015.
10. Lee A.G., Zimmerman M.B., Scleral canal size in patients with optic nerve drusen // Am. J. Ophthalmol. — 2005. — Vol. 139. — P. 1062-1066.
11. Mustonen E. Pseudopapilloedema with and without verified optic disc drusen: a clinical analysis. II .Visual fields // Acta Ophthalmol.
Scand. — 1983. — Vol. 61. — P. 1057-1066.
12. Reese A.B. Relation of drusen of the optic nerve to tuberous sclerosis // Arch. Ophthalmol. 1940. — №24. — Р. 187-205.
13. Mustonen Е., Kallanranta Т., Toivakka Е. Neurological findings in patients with pseudopapilloedema with and without verified optic disc drusen // Acta. Neurol. Scand. — 1983. — №68. — P. 218-230.
14. Franqois J., Verriest G. Les druses de la papille // Ophthalmologica. — 1958. — №36. — Р. 289-325.
15. Hoyt W.F., Pont M.E. Pseudopapilledema: anomalous elevation of optic disk. Pitfalls in diagnosis and management // JAMA. — 1962. — №181. — Р. 191-196.
16. Fotzsch R. ZuFragen der Atiologie. Pathogenese und klinischen Wertigkeitder Drusenpapille // Pscyhiat. Neurol. Med. Psycho1. — 1970. — №22. — Р. 223-227.
17. Webb N.R., Mc. Crary 111 J.A. Hyaline bodies of the optic disc and migraine. In: Smith J L // Neuro-Ophthalmology Update. — New York, 1977. — Р. 155-162.
18. Katz B., Van Patten P., Rothrock J.F., Katzman R. Optic nerve head drusen and pseudotumorcerebri // Arch. Neurol. — 1988. — Jan. — №45 (1). — Р. 45-7.
19. Mishra A., Mordekar S.R., Rennie I.G., Baxter P.S. False diagnosis of papilloedema and idiopathic intracranial hypertension // Eur. J.Paediatr. Neurol. — 2007. — №11. — Р. 39-42.
20. Krasnitz I., Beiran I., Mever E., Miller B. Coexistence of optic nerve head drusen and pseudotumourcerebri: A clinical dilemma // Eur. J. Ophthalmol. — 1997. — №7. — Р. 383-386.
21. Fong C.Y., Williams C., Pople I.K., Jardine P.E. Optic disc drusen masquerading as papilloedema // Arch. Dis. Child. — 2010. — №95. — Р. 629.
22. Granger R.H., Bonnelame T., Daubenton J., Dreyer M., Mc. Cartney P. Optic nerve head drusen and idiopathic intracranial hypertension in a 14-year-old girl // J. Pediatr. Ophthalmol. Strabismus. — 2009. — №46. — Р. 238-40.
23. Komur M., Sari A., Okuyaz C. Simultaneous papilledema and optic disc drusen in a child // Pediatr. Neurol. — 2012. — №46. — Р. 187-188.
24. Pradeep A. Venkataramana, Preetham B. Patil, Shivabasappa V. Koti, Varna Shetty Coexistence of optic disc drusen and idiopathic intracranial hypertension in a non-obese female // JCOR. — 2015. — Vol. 3. — Issue 3. — P. 150-152.
25. Reifler D.M. & Kaufman D.O. Optic disc drusen and pseudotumourcerebri // Am. J. Ophthalmol. — 1988. — №106. — Р. 95-96.
26. Jacome D.E. Headaches, IIH and pseudopapilledema // Am. J. Med. Sci. — 1998. — №316 6. — Р. 408-410.
27. Rossiter J.D., Lockwood A.J., Evans A.R. Coexistence of optic disc drusen and idiopathic intracranial hypertension in a child // Eye (Lond). — 2005. — Feb. — №19 (2). — Р. 234-235.
28. Santavuori P., Erkkila H. Neurological and developmental findings in children with optic disc drusen // Neuropadiatrie. — 1976. — №7283. — Р. 30 I.
29. Petersen H.P. Colloid bodies with defects in the field of vision // Acta Ophthalmol. Copenh. — 1957. — №35. — Р. 243-272.
30. Шнайдер Н.А., Дмитренко Д.В., Шевченко О.И., и др. Состояние медицинской помощи больным эпилепсией во взрослой популяции // Клиническая эпилептология. — №1. — 2009. — С. 85-91.
31. Wagener H.P. Drusen (hyaline bodies) of the optic disk // Am. J. Med. Sci. — 1945. — №2/0. — Р. 262-268.
32. Pietruschka G., Priess G. Zurklinischen Bedeutung und Prognose der Drusenpapille // Klin. Monatsbl. Augenheilkd. — 1973. — №62:33. — Р. 1-341.
33. Иойлева Е.Э., Кабанова Е.А., Котова Е.С. Особенности ин-тракраниальной патологии у пациентов с друзами диска зрительного нерва // Вестник Тамбовского университета. Серия: Естественные и технические науки. — 2016. — Т. 21, №4. — С. 1547-1551.
34. Иойлева Е.Э., Кабанова Е.А., Котова Е.С. Интракраниаль-ная патология у пациентов с друзами диска зрительного нерва // Актуальные вопросы нейроофтальмологии. Материалы XVII научно-практической конференции. — М., 2017. — С. 19.
35. Иойлева Е.Э., Кабанова Е.А.Особенности интракраниаль-ной патологии у пациентов с друзами дисказрительного нерва // Международный научно-практический журнал. Офтальмология. Восточная Европа. — 2016. — Т. 6, №4. — С. 603-604.
Застойный диск зрительного нерва – состояние, опасное для зрения
Ухудшение зрения нередко бывает связано с отеком диска зрительного нерва, причем далеко не всегда в этом виноваты микробы. К отечности довольно часто приводит повышение внутричерепного давления. Поэтому такую патологию как застойный диск зрительного нерва диагностируют, но болезнью не считают. Только признаком различных серьезных заболеваний.
К повышению внутричерепного давления приводят отек и опухоли головного мозга, менингоэнцефалиты, травмы головного мозга. Помимо этого, отек зрительного нерва с образованием застойного диска нерва может быть следствием артериальной гипертензии, заболеваний почек и крови, а также аллергических реакций. Любое из этих состояний способно привести к нарушению оттока внутритканевой жидкости от части зрительного нерва, находящейся в глазнице. Так возникает застой. В норме отток этой жидкости осуществляется в полость черепа.
Зрительная функция глаз при застойных явлениях в диске долгое время остается не нарушенной. Однако постоянно повышенное давление со временем отражается на волокнах нерва, и те начинают атрофироваться. Место нормальной нервной ткани заменяет рубцовая.
Офтальмологи даже выделяют три стадии развития застойных явлений. На начальной появляется лишь отек краев диска. На глазном дне пациента медики находят размытость границ диска, начинающуюся с его верхнего края. Диск при этом может быть умеренно покрасневшим. Следующая стадия характеризуется выраженным застоем. При этом отекает весь диск, углубление в его центре, которое существует в норме, исчезает, и поверхность диска выпячивается в стекловидное тело. Покраснение диска усиливается, приобретает синюшный оттенок, сосуды на глазном дне расширяются. Но зрение еще сохраняется на прежнем уровне. Пациента могут беспокоить только головные боли. На первых двух стадиях отека зрительного нерва, если исключить причинный фактор, отек зрительного нерва постепенно уменьшается, и границы диска восстанавливаются.
На последней стадии такого шанса уже нет. При резко выраженном застое возникает множество очагов кровоизлияний в диске и в сетчатке. Сама сетчатка отекает. Начинается сдавливание нервных волокон зрительного нерва. Волокна погибают, и на их месте развивается соединительная ткань. А дальше развивается атрофия, при которой функция зрения резко снижается. Со временем человек может ослепнуть.
Излечение застойного диска зрительного нерва невозможно без устранения его причины. Поэтому лечат основное заболевание, а для поддержания питания нерва назначают сосудорегулирующие (кавинтон, трентал, сермион) препараты и средства, улучщающие питание нервной системы – актовегин, диавитол, мексидол, ноотропил.
Подпишитесь на новости
★ Диск зрительного нерва — глаз .. Информация
Пользователи также искали:
бледный диск зрительного нерва у ребенка,
диск зрительного нерва бледно — розовый,
диск зрительного нерва бледный,
диск зрительного нерва в норме,
Диск,
диск,
зрительного,
Диск зрительного нерва,
нерва,
застойный,
бледный,
форум,
бледно,
ребенка,
клинические,
рекомендации,
наиболее,
часто,
встречается,
розовый,
норме,
застойный диск зрительного нерва,
диск зрительного нерва бледный,
наиболее часто застойный диск зрительного нерва встречается,
диск зрительного нерва в норме,
бледный диск зрительного нерва у ребенка,
застойный диск зрительного нерва форум,
застойный диск зрительного нерва клинические рекомендации,
диск зрительного нерва бледно — розовый,
диск зрительного нерва,
глаз. диск зрительного нерва,
Какой диагноз у вашего диска?
Точная оценка диска зрительного нерва — важная часть оптометрической практики. Когда диск не имеет перфузии, здоровый, отчетливый и плоский, бывает трудно отличить анатомические вариации от патологии. Клиницисты должны применять систематический подход к оценке диска зрительного нерва, тщательно оценивая границы, цвет нейроретинального края, соотношение чашки и диска и общий размер нерва. В этом обзоре по конкретным случаям представлены фотографии и клинические жемчужины, которые помогут вам улучшить вашу оценку аномалий диска зрительного нерва.
| Рис. 1. Несмотря на ничем не примечательное входное тестирование без жалоб на зрение, оценка диска зрительного нерва у пациента показывает умеренное возвышение с секторальными размытыми краями в носу и выше OU. Щелкните изображение, чтобы увеличить. |
Случай 1: Surprise Elevation
43-летняя афроамериканка поступила на ежегодный осмотр без каких-либо жалоб на зрение. В ее истории болезни были выявлены гипотиреоз, астма и железодефицитная анемия.Входное тестирование было ничем не примечательным: зрение 20/20 без коррекции OD и OS, полное противостояние полей зрения с обеих сторон и отсутствие относительного афферентного дефекта зрачка.
У нее было 90% нормального отведения с обеих сторон без диплопии и комитантной эзофории от 2 до 4 призматических диоптрий во всех взглядах. При осмотре переднего сегмента глаза наблюдалась бледность конъюнктивы глаз, что соответствовало анемии в анамнезе. Внутриглазное давление (ВГД) измерялось при OD 16 мм Hg и OS 15 мм Hg. Ее кровяное давление было повышено до 142/86 мм рт. Ст. По шкале РАН.Она была выше своего идеального веса в 240 фунтов. Осмотр ее расширенного глазного дна выявил небольшое возвышение в большей степени в левом глазу, чем в правом (, рис. 1, ).
| Рис. 2. На изображении витреоретинального интерфейса левого глаза этой пациентки на лице, обратите внимание на морщины в верхней височной области, соответствующие линиям Патона или перипапиллярным морщинам, которые не видны глазным дном. Щелкните изображение, чтобы увеличить. |
Обсуждение. Фотографии диска зрительного нерва демонстрируют подъем OS> OD, что поднимает вопрос о сравнении отека диска зрительного нерва в сравнении с псевдосенсорным отеком ( Таблица 1 ). На вопрос о симптомах повышенного внутричерепного давления, таких как головные боли, пульсирующий шум в ушах, тошнота, рвота, диплопия и временное затемнение зрения, пациентка сообщала о периодических головных болях и «видении звезд», когда она наклонялась. Она отрицала какие-либо другие симптомы или использование тетрациклинов, производных витамина А или оральных контрацептивов. Спонтанного венозного пульса (СВП) не было.Кроме того, при анализе витреоретинального интерфейса с помощью оптической когерентной томографии (ОКТ) она продемонстрировала тонкие перипапиллярные морщины в левом глазу, что указывает на легкий отек диска диска зрительного нерва (, рис. 2, ).
В связи с офтальмологическими данными ее отправили на срочную нейровизуализацию, которая включала магнитно-резонансную томографию (МРТ) головного мозга и магнитно-резонансную венографию головы, чтобы исключить образование и тромбоз венозного синуса. МРТ является предпочтительным методом нейровизуализации из-за превосходного разрешения мягких тканей и лучшей визуализации конкретных результатов, согласующихся с внутричерепной гипертензией, таких как растяжение оболочки зрительного нерва, пустое турецкое седло и уплощение задней части глазного яблока. 1 Визуализация не показала признаков внутричерепной массы или тромбоза венозного синуса; тем не менее, у нее действительно были обнаружены низко расположенные миндалины мозжечка, связанные с пороком развития Киари I.
Таблица 1. Отек зрительного нерва в сравнении с псевдосенсорным отеком Дифференциация этих клинических состояний может быть довольно сложной задачей. Причины псевдосенсорного отека относительно доброкачественные и включают скрытые друзы диска зрительного нерва и небольшие аномальные и / или гипопластические диски.Отек зрительного нерва по определению является отеком диска зрительного нерва на фоне повышенного внутричерепного давления и требует неотложной медицинской помощи. Несколько тестов могут помочь в оценке:
|
Мальформация Киари-1 встречается в восемь раз чаще у пациентов с псевдоопухолью головного мозга, чем в общей популяции, что предполагает взаимосвязь. 2,3 Сосуществование мальформации Киари-1 и псевдоопухоли головного мозга у пациентов с отеком диска зрительного нерва может создать диагностические и лечебные дилеммы.У пациентов с отеком диска зрительного нерва порок Киари I можно рассматривать как причинную, если имеется препятствие оттоку спинномозговой жидкости (ЦСЖ). 2,3
У этого пациента люмбальная пункция была отложена из-за эктопии мозжечка; однако поток CSF считался патентом. Поэтому ей было назначено наблюдение в неврологе в амбулаторных условиях по поводу предполагаемой идиопатической внутричерепной гипертензии. Было начато лечение ацетазоламидом, рекомендовано снижение веса.
Наличие перипапиллярных морщин на витреоретинальном интерфейсе было важным фактором, вызывающим подозрение на отек диска зрительного нерва при первичном осмотре.Последующий тщательный оптометрический мониторинг с оценкой афферентной системы, исследование расширенного глазного дна и серийное сканирование ОКТ теперь показано для оценки эффективности лечения и, таким образом, подтверждения рабочего диагноза.
| Рис. 3. OS поля зрения пациента 24-2 демонстрирует небольшой верхний носовой уступ и увеличенное слепое пятно. Щелкните изображение, чтобы увеличить. |
Случай 2: Проблема поднимается на поверхность
17-летняя женщина европеоидной расы поступила на плановое обследование.История ее здоровья ничем не примечательна, и ее единственным лекарством были оральные контрацептивы. Она отрицала симптомы повышенного внутричерепного давления.
Ее острота зрения с максимальной коррекцией была 20/15 OD и OS. У нее был обнаружен тонкий относительный афферентный дефект зрачка на 0,3 log единицы в левом глазу. Автоматизированные поля зрения Хамфри выявили нормальное поле в правом глазу и верхний дефект носа с увеличенным слепым пятном слева (, рис. 3, ). Эфферентное тестирование было ничем не примечательным, дефицита отведения не было.У нее не было ни проптоза, ни птоза. Двустороннее давление составляло 14 мм рт.
При осмотре расширенного глазного дна были обнаружены значительные результаты ( рисунки 4 и 5 ).
| Щелкните таблицу, чтобы увеличить. |
Обсуждение. Несмотря на то, что края диска зрительного нерва также нечеткие, как в случае 1, у этого пациента были обнаружены друзы диска зрительного нерва. Автофлуоресценция глазного дна (FAF) была важным элементом исследования в этом случае, поскольку она помогла подтвердить наличие поверхностных друзов в левом глазу.
При отсутствии друзы диск зрительного нерва выглядит темным на аутофлуоресценции глазного дна, тогда как поверхностные друзы выглядят яркими или гипер-автофлуоресцентными. Консорциум по изучению друзов зрительного диска (ODDS) обнаружил, что в большинстве глаз с одной поверхностной друзой также была по крайней мере одна закопанная друза. 4 Глубоко закопанные друзы не видны при FAF, но B-сканирование может использоваться для обнаружения закопанных друзов и часто показано. 5
Друзы диска зрительного нерва представляют собой небольшие кальцинированные отложения, которые становятся более заметными с возрастом.Обычно их закапывают в детстве, и сначала они могут выглядеть как диск зрительного нерва с нечеткими краями. С возрастом они постепенно становятся более поверхностными и имеют неровный вид.
Друзы диска зрительного нерва могут предрасполагать пациента к дефектам поля зрения, как у этого пациента, неартериальной передней ишемической оптической нейропатии (NAION), субретинальным кровоизлияниям и перипапиллярным хориоидальным неоваскулярным мембранам. 6
Клиницисты должны также учитывать возможность одновременного проявления отека диска и друзы диска; однако в этом случае отек диска зрительного нерва считался менее вероятным из-за наличия определенного СВП и отсутствия симптомов, связанных с повышенным внутричерепным давлением.Тем не менее, тщательный серийный мониторинг внешнего вида диска, афферентной системы и ОКТ показан, чтобы гарантировать отсутствие атипичного прогрессирования.
| Рис. 4. Эти цветные фотографии глазного дна дисков зрительного нерва показывают, что края правого диска зрительного нерва, слева, нечеткие в носовой части, но в остальном сохранены височные. Левый диск зрительного нерва, справа, имеет более нечеткие края с заметной поверхностной друзовой верхней носовой частью. Щелкните изображение, чтобы увеличить. |
Случай 3: Системное подозрение
76-летний мужчина европеоидной расы обратился с жалобой на постепенно ухудшающееся «облако» над операционной системой зрения. Примерно за два месяца до этого он посетил другого офтальмолога, и предыдущая фотография глазного дна продемонстрировала диффузный отек диска. В остальном его глазной анамнез отличался травматической отслойкой сетчатки OD, которая привела к ухудшению зрения.
В его истории болезни отмечена серопозитивная генерализованная миастения.Ему был поставлен диагноз за четыре месяца до этого, и он лечился пиридостигмином, а также преднизоном и внутривенным иммуноглобулином во время обострений. Его история также имела большое значение для ортостатической гипотензии.
Его наиболее скорректированная острота зрения заключалась в подсчете пальцев при OD на одной ноге и 20/40-OS. Обследование выявило 3+ дефекта афферентного зрачка OD. Конфронтационные поля зрения были сильно ограничены OD и демонстрировали нижнее сужение OS (, рис. 6, ).
При осмотре переднего сегмента ОС не примечательна.При осмотре глазного дна с расширением диск был плоским и отличным OD, в то время как на диске были обнаружены значительные результаты OS (, рисунок 7, ).
| Рис. 5. Автофлуоресцентные фотографии глазного дна пациента демонстрируют значительную аутофлуоресценцию левого диска зрительного нерва, что наводит на мысль о более заметных друзах, чем то, что видно на глазном дне. Щелкните изображение, чтобы увеличить. |
Обсуждение. Пациенту поставлен диагноз: секторный отек диска на левом глазу, о чем свидетельствует нечеткость гиперемированных краев диска снизу.
Обратите внимание, что отека верхнего нейроретинального края больше не наблюдается, как было документально подтверждено предыдущим обследованием, и, по-видимому, впоследствии у него развилась бледность с соответствующим дефектом нижнего поля зрения.
Возможные отличия одностороннего отека диска включают артериальный и неартериальный AION и папиллит зрительного нерва. Артериальный AION считался менее вероятным, поскольку у пациента не было симптомов гигантоклеточного артериита (ГКА), таких как головная боль, хромота челюсти, болезненность кожи головы, потеря веса, снижение аппетита, усталость, фугаксный амавроз или бледный отек диска.Однако, учитывая его возраст и потенциальные разрушительные последствия, было показано и назначено тестирование для исключения ГКА — в форме исследований сывороточных тромбоцитов, СОЭ и СРБ.
В этом случае можно рассматривать неартериальный AION, учитывая возраст пациента и наличие в анамнезе ортостатической гипотензии; однако, учитывая его монокулярный статус и риск дальнейшей потери зрения, было показано лабораторное обследование, чтобы исключить любую потенциальную этиологию папиллита.
| Рис.6. Автоматизированное поле зрения 24-2 демонстрирует нижнюю дефектную ОС. Щелкните изображение, чтобы увеличить. |
Пациенты с папиллитом часто обращаются с жалобами на потерю зрения, и обследование покажет соответствующее снижение остроты зрения, потерю поля зрения и афферентный дефект зрачка. Папиллит зрительного нерва может быть вызван воспалительными состояниями, такими как саркоидоз, и инфекционными заболеваниями, такими как болезнь Лайма и сифилис. 7
Пациенту было предложено пройти лабораторные исследования, которые включали СОЭ, СРБ, FTA-ABS, RPR, ACE, титр Лайма и ANA.
Если подозрение на саркоидоз высокое, подумайте о том, чтобы заказать визуализацию грудной клетки, так как ACE может быть ошибочно низким. Результаты были замечательными для повышенного уровня антител IgG и IgM к болезни Лайма при Вестерн-блоттинге.
Хотя причинно-следственная связь здесь может быть затруднена с уверенностью, было важно идентифицировать его системную инфекцию Лайма, которая, если ее не лечить, могла бы привести к дальнейшей потере зрения у пациента с уже значительным нарушением зрения.
| Щелкните таблицу, чтобы увеличить. |
Случай 4: Набирает силу
52-летний мужчина европеоидной расы поступил для оценки бинокулярной вертикальной диплопии, которая началась после недавнего инсульта. В его истории болезни были отмечены диабет II типа, гипертония, гиперхолестеринемия, правосторонний таламический инсульт, инфаркт миокарда, астма, апноэ во сне, тревожность, депрессия и шизофрения.
Наиболее скорректированная острота зрения пациента составила 20/20 OD и OS. Не было афферентного дефекта зрачка, конфронтационные поля зрения были нормальными, как и цветовое зрение.
Эфферентное тестирование продемонстрировало вертикальное смещение, диагностированное как смещение, связанное с его историей известного правого таламического инсульта. При осмотре расширенного глазного дна правый глаз не выявил никаких особенностей. Его левый глаз показал значительные изменения внешнего вида диска зрительного нерва и изображения ОКТ (, рис. 8, ).
| Рис. 7. Фотография диска зрительного нерва пациента демонстрирует возвышение нижнего сектора с гиперемией. Кроме того, наблюдается секторная бледность верхнего нейроретинального края OS. Щелкните изображение, чтобы увеличить. |
Обсуждение. Как и в случае 3, у этого пациента также было обнаружено секторное возвышение диска; однако этиология не является истинным отеком диска, а носит тракционный характер. Витреопапиллярная тракция (VPT) — это состояние, вызванное прикреплением фиброзной мембраны или неполной задней отслойкой стекловидного тела, которая поднимает край диска зрительного нерва. Подъем тракции у этого пациента, вызванный частичной отслойкой заднего гиалоидного тела лица, может быть визуализирован на 5-строчном растре ОКТ.
Помимо подъема диска зрительного нерва, VPT может привести к нечетким краям диска зрительного нерва и перипапиллярному кровоизлиянию, что затрудняет дифференциацию от истинного отека диска зрительного нерва, такого как AION и папиллит зрительного нерва (, таблица 2, ). 8
Следовательно, клиницисты должны исключить эту этиологию с помощью лабораторных анализов сыворотки. Таким образом, CBC, ESR, CRP, ACE, ANA и RPR были заказаны и в этом случае не примечательны. Его отрицательные результаты анализа крови, наряду с нормальной афферентной функцией, помогли подтвердить диагноз VPT, поскольку афферентная зрительная функция часто нарушается в случаях AION и папиллита зрительного нерва. 9
VPT был описан для обоих глаз без глазной патологии, а также для глаз с патологией, которая может привести к пролиферации фиброзной мембраны, такой как диабетическая ретинопатия и окклюзия вен. Учитывая наличие телеангиэктатических сосудов на диске зрительного нерва и системный анамнез, в этом случае можно рассмотреть сопутствующую диабетическую папиллопатию; но в конечном итоге долгосрочное наблюдение помогло исключить этот диагноз. 10,11
Случай этого пациента демонстрирует важность учета VPT при подъеме диска зрительного нерва и пристального изучения витреоретинального интерфейса на ОКТ.
| Рис. 8. Визуализация выявляет верхнее возвышение нейроретинального обода с телеангиктатическими сосудами. 5-строчный растр ОКТ (вверху) демонстрирует витреопапиллярную адгезию. Щелкните изображение, чтобы увеличить. |
Случай 5: Бледный маскарад
15-летний афроамериканец, представленный для повторной оценки ОС диска зрительного нерва. Годом ранее он был осмотрен другим врачом, и ему поставили диагноз: рефракционная амблиопия OD и подозрение на псевдовисочную бледность OS.Он отрицал какие-либо визуальные жалобы или изменения. Он отрицал наличие в анамнезе травм или неврологических симптомов, таких как головные боли. В его истории болезни была отмечена астма.
Его острота зрения с максимальной коррекцией была стабильной при OD 20/40, OS 20/20. Зрачки равные, круглые, светочувствительные, афферентный зрачковый дефект OS отсутствует. Конфронтационные и автоматические поля зрения были полны без дефектов ОЕ и цветовое зрение было в норме. Рефракция была замечательной для амблиогенной дальнозоркости OD. Его исследование заднего сегмента и измерения ОКТ были повторены и сравнены с результатами, полученными за год до этого, со значительными результатами ( рисунки 9 и 10 ).
| Рис. 9. На этой фотографии глазного дна пациента виден бледный височный нейроретинальный край левого глаза. Щелкните изображение, чтобы увеличить. |
Обсуждение. Диагноз стабильной псевдовисочной бледности OS был поставлен на основании нормальной афферентной функции левого глаза и ОКТ.
Хотя некоторые аномальные диски могут демонстрировать связанные афферентные признаки, отсутствие каких-либо аномалий ОС было значительным в этом случае, поскольку истинная бледность обычно связана с афферентным дефектом зрачка, потерей цветового зрения, дефектом поля зрения или комбинацией всех трех ( Таблица 3 ).
ОКТ диска зрительного нерва и слоя перипапиллярных нервных волокон сетчатки (RNFL) — ценный инструмент для поиска анатомических изменений или аномалий, которые могут вызвать появление псевдобледности. Например, обратите внимание на ОКТ пациента на асимметричный диаметр диска, при этом левый диск (тот, о котором идет речь) заметно меньше правого. Это важно в данном случае, так как маленькие / гипопластические диски могут временно казаться бледными, особенно при одновременном склеральном серпе
Кроме того, наклонные диски зрительного нерва могут иметь похожий внешний вид, и в этом случае небольшой наклон диска может можно оценить, просмотрев горизонтальную томограмму на ОКТ, на которой височный нейроретинальный край ниже и наклонен.
| Рис. 10. Это ОКТ-изображения пациента при первоначальном обследовании слева и через год справа. ОКТ демонстрирует интактные RNFL и GCL на обоих глазах. Обратите внимание на небольшую площадь OS диска по сравнению с OD, а также постепенный наклон временного аспекта OS чашки по сравнению с симметричными краями OD чашки. Щелкните изображение, чтобы увеличить. |
Однако интерпретация ОКТ перипапиллярного СНВС для истончения может быть осложнена анатомическими изменениями, такими как смещение пучков СНВС, или даже патологией, например отеком диска.Напротив, анализ слоя ганглиозных клеток (GCL) может не зависеть от анатомических различий / набухания и может быть ценным дополнительным инструментом для обнаружения гибели ганглиозных клеток сетчатки, предполагающей оптическую невропатию. 12,13 Следовательно, анализ GCL был полезен, поскольку он исключал любое истончение или потерю, указывающее на оптическую невропатию.
Другие состояния, с которыми может столкнуться клиницист, которые могут имитировать бледность, включают псевдофакическую бледность, которая вызвана изменением оптики хрусталика, и большое физиологическое купирование. 14 В дополнение к тщательной афферентной оценке и RNFL / GCL OCT, повторная оценка для обеспечения стабильности помогает подтвердить псевдобледность, в отличие от бледности, вызванной активным процессом.
В конечном итоге, хотя эти инструменты могут помочь отличить истинную бледность от псевдобледности, если суждение не может быть сделано с уверенностью, может быть показана дальнейшая работа для исключения потенциально излечимых причин оптической невропатии.
Тщательное клиническое обследование в сочетании с дополнительными тестами, такими как ОКТ и поля зрения, важны для дифференциации доброкачественных процессов от потенциальных нейроофтальмологических состояний.Критическая оценка перипапиллярной области и головки зрительного нерва на предмет истончения, бледности и возвышения нейроретинального обода важна для всех пациентов для выявления тонких аномалий диска и постановки правильного диагноза.
Д-р Маглионе работает в отделе нейроофтальмологических заболеваний в Глазном институте и преподает дидактические курсы по нейроанатомии и нейроофтламическим заболеваниям в Колледже оптометрии Пенсильвании при Университете Салуса.
Д-р Зайдлер окончил Пенсильванский колледж оптометрии при университете Салуса и недавно прошел двухгодичную резидентуру по нейроофтальмологическим заболеваниям в глазном институте.
Авторы хотели бы поблагодарить Эрин Дрейпер, OD, и Келли Маллой, OD, за их наставничество и руководство.
Опухший диск зрительного нерва: это чрезвычайная ситуация?
Ожирение растет в США и во всем мире. В свою очередь, растет частота идиопатической внутричерепной гипертензии (IIH), также известной как псевдоопухоль мозга (PTC). 1 ИИГ первоначально проявляется как двусторонний отек диска зрительного нерва неизвестной причины, и существует несколько этиологий, некоторые из которых потенциально смертельны.Следовательно, ИИГ — это всегда диагноз исключения. В этой статье рассматриваются проявления, диагностика, тестирование и лечение ИИГ.
| | |
| | Рис. 1. Фотография глазного дна правого глаза 52-летнего пациента латиноамериканского происхождения. Обратите внимание на отек диска на 360 градусов с отеком прилегающего слоя нервных волокон сетчатки. Детали основных артериальных ветвей сетчатки, отходящих от диска надоназально и снизу, не видны из-за отека. |
Пример из практики
52-летний мужчина латиноамериканского происхождения обратился с основной жалобой на эпизодическое частичное затемнение зрения в правом глазу, которое длилось от пяти до 10 секунд, происходило до 20 раз в день и был связан с внезапным боковым движением глаз. Он впервые заметил этот симптом восемь месяцев назад, но в последнее время он участился. В его истории болезни были отмечены диабет, гипертония и гиперлипидемия. Его наиболее скорректированная острота зрения была 20 / 20-1 OD и 20 / 20-2 OS.Внутриглазное давление измерялось 17 мм рт. Ст. OD и 18 мм рт. Ст.
Правый зрительный нерв демонстрировал отек на 360 градусов, который также затрагивал окружающий слой нервных волокон сетчатки (RNFL) ( Рисунок 1 ). Тонкие линии Патона (периферические ретинохориоидальные складки) также были видны височно по отношению к диску. Артериальные ветви сетчатки, выходящие из диска, были несколько скрыты отеком правого глаза. Левый зрительный нерв имел нечеткие края надоназально и снизу с очевидным возвышением верхнего и нижнего нейроретинального края (, рис. 2, ).Обскурации крупных сосудов в левом глазу не наблюдалось. Кровоизлияний, экссудата или ватных пятен не было. Венулы сетчатки не были расширены или извиты. Он отрицал симптомы диплопии, болезненности черепа, хромоты челюсти, новой боли в шее или головной боли, и не имел при пальпации отсутствия пульса, болезненности, увеличенных или узловатых височных артерий. Артериальное давление 120/70 мм рт. Его индекс массы тела (ИМТ) был рассчитан как 33.
У этого пациента было действительно возникшее офтальмологическое заболевание: двусторонний отек диска зрительного нерва.Причины варьируются от ИБГ до потенциально фатальной этиологии, такой как внутричерепное образование, тромбоз дурального венозного синуса и менингит. Мы дополнительно исследовали его двусторонний отек диска с незамедлительным дополнительным тестированием, включая базовую оптическую когерентную томографию (ОКТ) ( рис. 3, 4a и 4b, ), а также тестирование поля зрения Хамфри в тот же день 30-2 SITA Fast.
В полях зрения пациента был обнаружен верхний дефект в каждом глазу, более заметный дефект в правом глазу и увеличенное слепое пятно в правом глазу.Мы отметили, что у пациента был значительный птоз бровей с более выраженным дерматохалазисом на правом глазу, чем на левом, и, несмотря на заклеивание век, поля зрения ( рис. 5 и 6, ) по-прежнему демонстрировали остаточный верхний дефект в каждом глазу, который мы приписали очень выдающийся нависающий бровь пациента. Увеличенное слепое пятно на правом глазу может быть связано с заметным отеком диска на правом глазу. Цветовое зрение с псевдоизохроматическими пластинами Ishihara было нормальным, а тестирование черепных нервов не выявило никаких других отклонений.
| | |
| Рис. 2. Фотография глазного дна левого глаза пациента. Обратите внимание на более тонкие находки, чем на правом глазу, со слегка нечеткими верхним и нижним краями диска. |
История и изображения
Мы тщательно изучили его лекарства и историю болезни и не обнаружили никаких потенциально причинных лекарств или системных заболеваний, связанных с внутричерепной гипертензией.Даже если вы обнаружите сопутствующие заболевания или потенциально причинные лекарства, необходимо исключить другие опасные для жизни причины двустороннего отека диска.
Мы проинформировали нашего пациента о неотложном характере двустороннего отека диска и напрямую связались с ближайшим отделением неотложной помощи с инструкциями о проведении МРТ головного мозга и зрительных нервов с контрастом в тот же день, а также магнитно-резонансной венографии (MRV) головного мозга.
Мы попросили, чтобы в случае, если результаты нейровизуализации не примечательны, была выполнена люмбальная пункция (LP) с записью давления открытия и отправкой спинномозговой жидкости (CSF) для биохимии, микробиологии и цитологии.МРТ и MRV без особенностей. Давление открытия с LP было повышено и зарегистрировано на 26 см H 2 0. Биохимия, микробиология и цитология спинномозговой жидкости были нормальными.
После исключения потенциально опасных для жизни состояний и после нормального осмотра общим неврологом был установлен диагноз ИИГ.
IIH Presentation
Общая годовая заболеваемость IIH составляет от одного до двух на 100 000 среди населения в целом. 1,2 Среди молодых полных женщин заболеваемость составляет от 12 до 20 на 100 000 человек. 1,2
| | Дифференциальная диагностика двустороннего отека межпозвоночного диска • Опухоль • Внутричерепное кровотечение • Гидроцефалия • Аквадуктальный стеноз 20 209 II синус • Венозный синус Симптомы ИБГ разнообразны. Наиболее частым симптомом является головная боль, встречающаяся у более чем 90% пациентов. 1,2 Также распространены преходящие визуальные затемнения, описываемые как монокулярное или бинокулярное размытие, продолжающееся несколько секунд, которое, как считается, представляет собой мгновенную ишемию уже сжатого микрососудов зрительного нерва. 1 Многие пациенты будут жаловаться на то, что слышат в ухе нечто, напоминающее сердцебиение, что называется пульсирующим тиннитусом. Другие частые жалобы — фотопсия и ретробульбарная боль. У некоторых пациентов может быть диплопия, связанная с сопутствующим параличом черепных нервов (CN) VI (или, реже, с параличом CN III или IV). 1-3 В некоторых случаях симптомы могут отсутствовать, единственным признаком является наличие отека диска. 4 У нашего пациента были некоторые нетипичные для ИИГ характеристики: пожилой и мужской, но исследования показали, что как пожилые пациенты, так и пациенты мужского пола с ИИГ меньше жаловались на головные боли и чаще жаловались на нарушения зрения. 5 Отличительным признаком ИБГ является отек диска зрительного нерва (отек диска зрительного нерва). Отек зрительного нерва вызывается повышенным внутричерепным давлением. 1,4 Отек диска неясной причины следует обозначать как отек диска и не относить к категории отека диска зрительного нерва, пока он не будет подтвержден повышенными показаниями внутричерепного давления. 4 Набухание диска при отеке диска зрительного нерва почти всегда двустороннее, хотя оно может быть очень асимметричным, что делает его односторонним. 1,4 При отеке диска зрительного нерва повышенное давление спинномозговой жидкости нарушает нормальный градиент между внутриглазным давлением и ретроламинарным давлением, что приводит к увеличению тканевого давления внутри зрительного нерва.Это препятствует потоку аксоплазмы и вызывает застой нейронального потока. 6 Под этим сопротивлением запор аксоны набухают, вызывая скопление на уровне диска зрительного нерва. 7 Наряду с общим застоем, результирующая ишемия зрительного нерва, застой орбитальных вен и коллатеральное воздействие на зрительные пути в результате соседних расширенных желудочков могут играть роль в возникновении различных визуальных последствий. 6,8
Ожирение уже давно считается наиболее часто ассоциированным фактором риска ИИГ. 9 Исследования показывают, что от 74% до 94% пациентов с диагнозом ИБГ страдают ожирением. 5 Обычно ожирением считается индекс массы тела (ИМТ) более 30.Многие пациенты, которые не обязательно страдают ожирением, могут иметь избыточный вес. Некоторые пациенты с ИМГ действительно имеют нормальный ИМТ. Однако в недавнем исследовании 407 взрослых пациентов с ИБГ только 4% имели нормальный ИМТ, и из них более четверти, как сообщается, принимали лекарства, которые, как известно, связаны с ИБГ. 5 Таким образом, следует проявлять осторожность, чтобы выявить возможные альтернативные причины ИБГ у пациентов с нормальным ИМТ. 5 Кроме того, пациенты, страдающие ожирением и не страдающие ожирением, недавно прибавившие в весе от 5% до 15%, подвергаются большему риску развития ИИГ. 9 Патофизиология, объясняющая точную роль ожирения при ИБГ, остается неизвестной. Гипотезы включают нарушение метаболизма и гормонального фона. Кроме того, предполагается, что ожирение повышает внутрибрюшное давление, что, в свою очередь, увеличивает давление наполнения плевры и сердца, что приводит к увеличению внутричерепного венозного давления и, таким образом, к повышению внутричерепного давления. 9 Наш пациент был нетипичным в том смысле, что он был старше и мужчиной, но типичным для IIH в том, что его ИМТ был> 30, что характеризует его как страдающего ожирением; однако только ожирение не ставит диагноз. Диагностические критерии MRV необходим для визуализации тромбоза дурального венозного синуса, который можно пропустить только с помощью МРТ. Поскольку МРТ и MRV могут пропускать сообщающуюся гидроцефалию, которая возникает, когда CSF блокируется после выхода из желудочков мозга, LP всегда показан, если MRI и MRV в норме. 4,12 LP с CSF, направляемая на биохимию, микробиологию и цитологию, необходима для выявления инфекционного или карциноматозного менингита, которые являются потенциальными причинами сообщающейся гидроцефалии. 4
Если ЦСЖ в норме и давление открытия на LP повышено (> 20 см H 2 0), модифицированные критерии Денди по-прежнему не выполняются. Следующим шагом является направление к неврологу, чтобы исключить локальные признаки, за исключением тех, которые, как известно, возникают при повышенном внутричерепном давлении, таких как паралич CN VI. Окончательный диагностический критерий требует выявления всех других потенциальных причин повышенного внутричерепного давления. Одной из причин ИИГ является избыточное потребление витамина А при приеме некоторых лекарств от прыщей или диетических добавок. 1,4,13 Другие лекарства, такие как тетрациклин, кортикостероиды и системные состояния, например обструктивное апноэ во сне, почечная недостаточность и тяжелая анемия, связаны с ИИГ. 4 ОКТ и офтальмоскопия Офтальмоскопию также можно использовать, чтобы отличить истинный отек от псевдоэдемы.Одно исследование показало, что наличие отека диска с ассоциированными хориоретинальными складками (линии Патона) имело 100% чувствительность, и это открытие является патогномоничным для истинного отека диска зрительного нерва. 14 К сожалению, эти складки присутствовали только у 23% пациентов в исследовании. Из оцениваемых признаков набухание перипапиллярной СНВС имело наивысшую точность как единичный признак. 14 У нашего пациента были линии Патона, связанные с отеком правого диска зрительного нерва, что указывало на истинный отек диска ( Рисунок 1 ).
Стандартный метод оценки отека диска с помощью офтальмоскопии, Модифицированная шкала Фризена, представляет собой порядковую шкалу с субъективной оценкой и степени от нуля (отсутствие отека) до пяти (тяжелая степень отека) с характерными признаками для каждой повышенной степени (, таблица 2, ). 17 В отличие от классификации по Фризену, OCT предлагает объективную и непрерывную шкалу для измерения отека, и было показано, что она полезна для подтверждения наличия отека, особенно в легких случаях. 18 Недавно завершившееся исследование лечения идиопатической внутричерепной гипертензии (IIHTT) обнаружило сильную корреляцию между ОКТ отека диска зрительного нерва на исходном уровне и показателями отека на головке зрительного нерва (ONH) с исходной степенью отека диска зрительного нерва по классификации Фризена. 18 Данные этого подисследования ОКТ IIHTT оцениваются, чтобы определить, превосходят ли параметры ОКТ оценку Фризена в мониторинге разрешения отека диска зрительного нерва. Исследователи также оценивают, можно ли соотнести результаты ОКТ с визуальным результатом. 18 В дополнение к измерению толщины перипапиллярной СНВС с помощью ОКТ было высказано предположение, что общий объем ДНГ и высота ДНГ также могут быть полезными точками данных для диагностики и мониторинга отека диска. 15,19 ОКТ предлагает неинвазивный метод подтверждения отека диска при первоначальном диагнозе и служит дополнением к офтальмоскопии при отслеживании течения заболевания на протяжении всего лечения. Не забывайте периметрию Лекарства и потеря веса
Сообщалось, что в группе ацетазоламида уменьшился отек диска зрительного нерва, улучшилось качество жизни, связанное со зрением, и было показано умеренное улучшение функции поля зрения по сравнению с группой плацебо. 18 Считается, что ацетазоламид действует путем ингибирования карбоангидразы, вызывая снижение транспорта ионов натрия через эпителий сосудистого сплетения, где в головном мозге вырабатывается спинномозговая жидкость. Исследования показывают, что он может снизить выработку спинномозговой жидкости у людей от 6% до 50%. 10 Неврологи и нейроофтальмологи, лечащие ИИГ, могут искать альтернативы ацетазоламиду, если он не переносится. Наиболее частыми ранними побочными эффектами при использовании ацетазоламида являются покалывание в пальцах рук, ног и периоральной области, называемые парастезиями. Другие общие симптомы включают расстройство желудочно-кишечного тракта, диурез и недомогание. 20 Медикаментозная терапия второй линии обычно состоит из пероральных диуретиков, таких как фуросемид. Иногда используется топирамат. Все медицинские методы лечения должны сочетаться с планом похудания у пациентов с ожирением и избыточным весом, чтобы в конечном итоге устранить отек диска зрительного нерва и сохранить зрительную функцию.Нормальный ИМТ при ИМТ встречается редко, и в недавнем исследовании ни у одного из пациентов с ИМТ и нормальным ИМТ не было серьезной потери зрения ни на один глаз. Их лечили только медикаментозно, так как этим пациентам не было необходимости в потере веса. 5 Снижение веса является ключом к долгосрочному успеху у подавляющего большинства пациентов, лечившихся от ИИГ. Клиническое улучшение при ИИГ было связано с потерей всего лишь 6% веса. 21 Однако одно исследование показало, что частота рецидивов составляет 28% у тех, кто лечился от ИБГ, и рецидив был связан с недавним значительным увеличением веса по сравнению с пациентами без рецидива. 2 В конечном итоге, некоторым пациентам может быть предложено шунтирование желудка для значительной потери веса и долгосрочного разрешения отека диска зрительного нерва при ИИГ. 1 Хирургическое вмешательство
ONSF улучшает или, по крайней мере, стабилизирует зрение в 70–90% случаев и имеет более низкий уровень осложнений по сравнению с CSFS. 1,22 Однако симптомы головной боли значительно улучшились только в 31% случаев с ONSF. 1 CSFS (с помощью вентрикулоперитонеального или пояснично-перитонеального шунта) терпит неудачу и требует пересмотра почти в 50% случаев. 1 Однако одна серия показала, что 95% пациентов сообщили о значительном улучшении симптомов головной боли после завершения шунтирования. 1 Исследователи предположили, что для пациентов с угрозой зрению и не сильной головной болью, ONSF является процедурой выбора, а в случаях с сильными головными болями, независимо от визуального статуса, CSFS может быть предпочтительной процедурой после неудачи с медицинской точки зрения. терапия в сочетании с похуданием. 4 В настоящее время наш пациент находится под медицинским наблюдением у невролога.В нашей офтальмологической клинике за ним также регулярно наблюдают с оценкой расширенного глазного дна, фотографиями диска зрительного нерва, ОКТ зрительного нерва и слоя нервных волокон и автоматической пороговой периметрией. По ИМТ нашего пациента он страдает ожирением. Мы объяснили ему важность потери веса при ведении ИИГ и направили его к диетологу. Первоначально его лечили ацетазоламидом, и с тех пор увеличенное слепое пятно в поле зрения его правого глаза исчезло. Хотя зрительные исходы могут быть благоприятными при снижении веса и приеме лекарств, рецидивы с увеличением веса и тот факт, что атрофия зрительного нерва была обнаружена у хорошо пролеченных пациентов, предполагают, что необходимо долгосрочное наблюдение за ИИГ. 2 Регулярное обследование глазного дна с повторной ОКТ и автоматизированной пороговой периметрией в течение многих лет необходимо проводить вместе с неврологом или нейроофтальмологом. Специалисты по уходу за глазами могут быть первыми, кто обнаружит ИИГ, поскольку мы выполняем офтальмоскопию на регулярной основе. Двусторонний отек диска зрительного нерва — это настоящая окулярная и неотложная медицинская помощь даже для пациентов без симптомов в возрасте 20/20 лет и с нормальным полем зрения. Необходимо срочно исключить опасные для жизни состояния, поскольку ИИГ является диагнозом исключения. Drs. Линн и Уокер работают в медицинском центре Орландо, штат Вирджиния, Флорида. Доктор Пиццименти — доцент Колледжа оптометрии Юго-Восточного университета Нова в Форт-Лодердейле, Флорида, 1. Вакерли Б., Тан М., Тинг Ю. Идиопатическая внутричерепная гипертензия. Цефалгия. 2015; 35 (3): 248-61. Moran CORE | Диск EdemaОтек дискаНа главную / Обзор базовой офтальмологии / Зрительный нерв Название: Disc Edema Автор: Коул Суистон, 4 -й год, студент-медик, Школа медицины и общественного здравоохранения Университета Висконсина; Трей Винтер, студент 1-го курса-медика, Университет штата Юта Фотографы : Даниэль Принчотта, Бекки Уикс Рисунок 1.Двусторонний отек диска зрительного нерва (отек диска зрительного нерва) у пациента с идиопатической внутричерепной гипертензией (IIH). А) Отек диска зрительного нерва правого глаза пациента 4 степени, характеризующийся возвышением диска по окружности и затемнением сосудов как на диске, так и на выходе из диска. Также присутствуют дисковые кровоизлияния. Б) Отек диска зрительного нерва левого глаза 4 степени с дисковыми кровоизлияниями. Текст: Отек диска — это офтальмоскопическая находка, определяемая односторонним или двусторонним отеком диска зрительного нерва. Для описания этого явления используется несколько синонимов, включая папиллит, отек диска зрительного нерва, опухшие или закупоренные диски, и наиболее часто используемый термин — отек диска зрительного нерва (ODE).Отек диска зрительного нерва проявляется выпуклостью диска зрительного нерва, видимой при осмотре глазного дна, и может привести к потере зрения (рис. 1). Презентация: Пациенты с ODE часто не имеют симптомов, но могут иметь ряд симптомов в зависимости от основной причины. Например, у пациента с отеком диска из-за повышенного внутричерепного давления (ВЧД) может наблюдаться позиционная головная боль, затемнение зрения или пульсирующий шум в ушах. Если причина инфекционная, могут присутствовать системные симптомы.Что касается визуальных симптомов, пациенты могут иметь снижение остроты зрения, дефекты поля и относительный афферентный дефект зрачка, когда отек диска асимметричный или односторонний. Дифференциальный диагноз: Полезно разделять дифференциальные диагнозы, связанные с ODE, на односторонний отек диска или двусторонний отек диска. Таблица 1: Причины одностороннего отека диска зрительного нерва
Таблица 2: Причины двустороннего отека диска зрительного нерва.
Диагноз: Глазное исследование имеет решающее значение для диагностики отека диска.Как правило, обследование глазного дна или с помощью щелевой лампы выявляет увеличенные венулы сетчатки, размытые края диска, возвышение диска зрительного нерва, затемнение кровеносных сосудов, проходящих через диск зрительного нерва, и в тяжелых случаях кровоизлияние над зрительным диском. Другие результаты исследования глазного дна зависят от основной этиологии. Отек диска зрительного нерва классифицируется в зависимости от степени тяжести с использованием модифицированной шкалы Фризена, показанной на рисунке 2. Эти данные вместе с симптомами пациента и историей болезни являются ключом к постановке правильного диагноза.Эти дифференцирующие факторы описаны в таблицах 1 и 2 выше. Необъяснимый отек диска зрительного нерва требует дальнейших визуальных исследований. МРТ и MRV головного мозга позволят оценить наличие повышенного внутричерепного давления, включая структурные поражения и обструкцию венозного оттока, что может привести к отеку диска зрительного нерва. Люмбальная пункция также может потребоваться для оценки инфекции и повышенного ВЧД. Наличие повышенного ВЧД при отсутствии причины, обнаруженной при визуализации, может привести к диагностике идиопатической внутричерепной гипертензии, также известной как псевдоопухоль головного мозга. Рис. 2. Модифицированная шкала Фризена для оценки отека диска зрительного нерва и отека диска зрительного нерва. Ключевые характеристики каждого сорта отмечены звездочкой (*). Ведение / лечение: Ведение отека диска во многом зависит от возбудителя. Например, при отеке диска из-за гипертонии можно назначать гипотензивные препараты. Отек диска, вызванный воспалительными причинами, можно лечить кортикостероидами или иммунодепрессантами. Инфекционные причины следует лечить соответствующими антибиотиками.Лечение основного заболевания обычно уменьшает отек диска и предотвращает прогрессирование до атрофии зрительного нерва и необратимого повреждения зрительного нерва. Осложнения: Основным осложнением отека диска является постоянная слепота вследствие атрофии зрительного нерва. Отек диска обычно прогрессирует до атрофии зрительного нерва и необратимой слепоты, если его не лечить в течение длительного периода времени, что приводит к гибели аксонов зрительного нерва. Скорость этого прогрессирования также зависит от степени набухания диска. Допуск факультета: Griffin Jardine, MD Идентификатор: Moran_CORE_26589 Артикул:
Как диагностировать опухоль зрительного нерваНабухание или отек зрительного нерва может быть пугающим открытием в первичной офтальмологической клинике.Диагноз опухшего зрительного нерва основывается на клиническом диагнозе, но важность подробного анамнеза невозможно переоценить. Глазной анамнез Двусторонний отек зрительного нерва требует неотложной медицинской помощи. Связано: Набухание зрительного нерва — признак неруоретинита от кошачьих царапин Начало и тяжесть потери зрения и симптомы являются важными подсказками, которые следует учитывать.Быстрое начало характерно для ишемической нейропатии зрительного нерва, воспалительных и травматических причин и неврита зрительного нерва. Постепенное начало с течением времени типично для компрессионных, наследственных, токсических и пищевых причин. Еще один важный симптом: боль, связанная с движениями глаз. Если он присутствует, это отличительный признак неврита зрительного нерва. Системный анамнез Текущие и предыдущие лекарства могут быть подсказкой, потому что многие из них могут быть прямо или косвенно токсичными для зрительного нерва. Эти препараты включают тетрациклин, циклоспорин, метотрексат, этамбутол, амиодарон, алкоголь и табак, и многие другие. Наконец, анализ общего состояния здоровья пациента, включая вес, пищевые привычки и социальную активность, такую как употребление алкоголя, курение и запрещенные наркотики, поможет составить общую картину здоровья, зная, что токсические и пищевые причины входят в парадигму дифференциальной диагностики. Клинический осмотр Важные элементы исследования: Острота зрения может быть нормальной или сниженной, и субъективно пациент может жаловаться на размытые буквы или тени вокруг букв и общее снижение четкости. Тестирование зрачка чрезвычайно важно при оценке заболеваний зрительного нерва. Относительный афферентный дефект зрачка (RAPD) может быть обнаружен с помощью теста «раскачивающийся зрачок карандашом», проводимого в темной комнате для оценки полной амплитуды зрачкового ответа. Тестирование цветового зрения и снижения насыщенности цвета может быть выполнено с помощью цветных пластин Ishihara и бутылок с красной крышкой. Дисхроматопсия, или способность воспринимать цвета как ненормальные, является чувствительным индикатором заболевания зрительного нерва. Связано: Обследование зрительного нерва ключ к оценке Во время осмотра расширенного глазного дна врач должен искать доказательства наличия клеток в передней камере и стекловидном теле.Это может указывать на то, что набухание диска является вторичным по отношению к увеитическому процессу. При оценке зрительного нерва стереоскопические изображения диска обеспечивают качество и детализацию, необходимые для определения отека диска по его возвышению. Зрительный нерв будет казаться приподнятым и гиперемированным с размытыми краями, затемняющими перипапиллярные сосуды, когда они покидают диск. Важно оценить спонтанную венозную пульсацию (20 процентов нормального населения) — ее не будет видно, если присутствует отек. Еще одним клиническим признаком, на который следует обратить внимание, является искривление или складки сетчатки височной части диска, также известные как линии Патона. При подозрении на отек зрительного нерва стандартным методом оценки отека диска с помощью офтальмоскопии является модифицированная шкала Фризена. Это порядковая шкала с субъективной оценкой и оценками от 0 (отсутствие отека) до 5 (тяжелая степень отека) с характерными результатами для каждой степени. 1 Дополнительное тестирование, имеющее решающее значение для точной диагностики отека зрительного нерва, — это проверка поля зрения (VF) и оптическая когерентная томография (OCT). 2 Связано: 6 ловушек OCT, которых следует избегать Тестирование VF может быть конфронтационным, кинетическим (Goldmann) или автоматизированной статической периметрией (Humphrey). Дефекты VF имеют несколько схем: центральную, дугообразную, высотную и генерализованную. Определенные закономерности могут помочь врачу сопоставить конкретный диагноз. ОКТ использует свет для получения изображений на микронном уровне и является объективной неинвазивной альтернативой для анализа головки зрительного нерва и количественной оценки состояния слоя нервных волокон сетчатки (RNFL).Высота RNFL сравнивается с возрастными нормативными значениями, чтобы помочь подтвердить уже визуализированные результаты офтальмоскопии по шкале Фризена. 1 Двусторонний отек зрительного нерва Из-за этих патологий обязательно начать процесс нейровизуализации, включая магнитно-резонансную томографию (МРТ) с контрастированием мозга, орбиты и зрительного нерва, а также магнитно-резонансную венографию (MRV) мозг. Обязательно направление в нейроофтальмологию для оценки и обработки результатов нейровизуализации. Если результаты нейровизуализации отрицательны, важно выполнить люмбальную пункцию для измерения давления открытия, а также биохимических, микробиологических и цитологических характеристик спинномозговой жидкости. Примечание. Отек диска зрительного нерва у детей может включать, помимо прочего, синдром Гийена-Барре, расщелину позвоночника, гидроцефалию, травму / субдуральное кровоизлияние и менингит. 5,6 Связано: ОКТ при детских заболеваниях глаз После исключения потенциально опасных для жизни состояний и нормальной спинномозговой жидкости определите, повышено ли давление открытия при люмбальной пункции (> 20 см h30). Также важно отметить, что модифицированные критерии Денди по-прежнему не выполняются.Этот диагностический критерий требует выявления других потенциальных причин — идиопатическая внутричерепная гипертензия (ИВГ) является диагнозом исключения после того, как все другие потенциальные причины были исключены ». процента пациентов, а также пульсирующий шум в ушах, фотопсия и ретробульбарная боль. 8,9 Лечение первой линии ИИГ должно быть сосредоточено на потере веса и ведении нейроофтальмолога с целью снижения уровня спинномозговой жидкости пероральным ингибитором карбоангидразы, таким как ацетазоламид, в сочетании с диетой с низким содержанием натрия, как описано в IIHTT. 10 У пациентов с внезапным и тяжелым отеком диска зрительного нерва, которые могут подвергаться риску необратимой потери зрения, могут срочно потребоваться хирургические вмешательства, такие как фенестрация оболочки зрительного нерва и шунтирование спинномозговой жидкости. 11 На рисунках 1-4 показан пример пациента с отеком зрительного нерва из-за ИБГ. Это ключ к исключению псевдо-отека диска зрительного нерва, доброкачественного возвышения головки зрительного нерва с лежащим в основе аномальным состоянием (см. Таблицу 1). Эти аномалии включают друзы головки зрительного нерва (ONHD), врожденное скопление межпозвоночных дисков и неправильные вставки дисков. ONHD — наиболее частая причина, на которую приходится 75 процентов клинически диагностируемых дисковых аномалий. 12 Склеральный канал и диск зрительного нерва глаза с друзами намного меньше среднего размера, поэтому вид приподнят. Связано: Случай с размытыми краями диска ОКТ может помочь отличить друзы диска от отека. Отек диска имеет гладкий внутренний контур и демонстрирует V-образное гипорефлексивное пространство между сенсорной сетчаткой и РПЭ по сравнению с бугристым видом, обнаруживаемым у друзов диска. 13 Врожденное скопление дисков является результатом прохождения нормального количества аксонов сетчатки через небольшое заднее склеральное отверстие, что приводит к появлению плотно упакованной головки зрительного нерва, когда аксоны выходят из глазного яблока. Неправильно вставленный диск возникает из-за косого прикрепления нерва к глазному яблоку; прежде всего носовая часть приподнята, а височная часть вдавлена, что придает ей вздутый вид. 14 Односторонний отек зрительного нерва Демиелинизирующий неврит или неврит зрительного нерва (ON): история внезапной потери зрения в одном глазу и боли, связанной с движением глаз, предыдущая история неврологических симптомов, таких как парестезия, слабость конечностей, атаксия, хроническая парестезия руки и уменьшение ухудшение зрения после повышения температуры тела, например, после упражнений или горячего душа (феномен Ухтоффа) — очень распространенное явление. ON улучшается в 90% случаев в течение нескольких недель до почти нормальной остроты зрения. МРТ головного мозга необходима для выявления поражений белого вещества и подтверждения диагноза. 15 Артеритическая ишемическая оптическая нейропатия (AION): наличие предшествующей преходящей потери зрения, диплопии, височной боли, хромоты челюсти, усталости, потери веса и миалгии с большой вероятностью указывает на AION, вызванный гигантоклеточным артериитом (GCA). GCA вызывает только 6 процентов ишемической оптической нейропатии, но это разрушительно для зрительного восприятия — быстрая диагностика может начать лечение и предотвратить потерю зрения в боковом глазу. Другие причины включают узелковый полиартериит, гранулематоз Вегенера и заболевания соединительной ткани. 15 Неартериальный AION обычно менее серьезен и является наиболее частой причиной одностороннего отека зрительного нерва у лиц старше 50 лет. Обычно связано с плохим кровообращением в зрительном нерве и связано с сахарным диабетом, глаукомой, гиперхолестеринемией и употреблением наркотиков в анамнезе. 16 Компрессионный : Поражение орбиты и, реже, зрительного канала может привести к повреждению зрительного нерва, а потеря зрения обычно постепенная и прогрессирующая.Общие причины включают глиому зрительного нерва, менингиому, лимфангиомы, аденомы гипофиза, краниофирангиомы и орбитопатию Грейва. МРТ и КТ головного мозга и орбиты имеют решающее значение для диагностики. 17,18 Воспалительный : отек зрительного нерва могут вызывать различные системные аутоиммунные расстройства. К ним относятся саркоидоз, болезнь Бешета, системная красная волчанка, синдром Шегрена, гранулематоз Вегенера и сифилис. Лаборатория для каждого диагноза должна быть включена в обследование этих пациентов. 19,20 Инфильтративный : зрительный нерв может быть инфильтрирован вторичными опухолями и злокачественными новообразованиями, включая метастазы, карциномы, лейкоз, лимфому и множественную миелому. Пациентов с раком и приобретенным отеком зрительного нерва в анамнезе следует считать злокачественными, пока не будет доказано обратное. Для постановки правильного диагноза необходимо назначить нейровизуализацию. 21,22 Инфекционный : Бактериальные, вирусные и грибковые инфекции могут вызывать заболевание зрительного нерва и отек.Наиболее частыми причинами являются токсоплазмоз, бартонелла (болезнь кошачьих царапин) и болезнь Лайма. Лабораторные исследования и хорошая история болезни важны для выделения возбудителя. 23,24 Питательный / токсичный : Различные лекарства, токсины и недостаток питательных веществ могут привести к заболеванию зрительного нерва. Они обычно имитируют и вызывают вторичный ИБГ. К ним относятся тетрациклины, витамин А, амиодарон и литий. Наследственная : Наследственная оптическая нейропатия, из-за которой диски выглядят опухшими, является наследственной оптической невропатией Лебера и обычно возникает в возрасте от 15 до 35 лет. 27 Следует рассмотреть вопрос о генетическом тестировании и консультировании, если это подозреваемая причина оптической нейропатии. Ссылки: 1. Скотт К., Кардон Р., Ли А., Фризен Л., Уолл М. Диагностика и классификация отека диска зрительного нерва у пациентов с повышенным внутричерепным давлением с использованием оптической когерентной томографии по сравнению с клинической экспертной оценкой с использованием шкалы клинической стадии. Arch Ophthalmol. 2010 июн; 128 (6): 705-11. Набухание диска зрительного нерва и отек диска зрительного нерваДиск зрительного нерва — это не сенсорная точка в сетчатке, где аксоны ганглиозных клеток, несущие афферентные световые импульсы к зрительной коре головного мозга, сходятся, чтобы покинуть глаз. Он выглядит как четко очерченная светлая круглая область, расположенная немного ближе к носовой стороне центра сетчатки, и также называется головкой зрительного нерва. Отек этого диска может возникать из-за различной этиологии, некоторые из которых являются воспалительными, другие связаны с сосудистыми аномалиями, а третьи связаны с повышенным внутричерепным давлением (ВЧД). Отек зрительного нерва — это термин, который буквально означает «опухоль диска зрительного нерва», но значение которого сузилось с 1908 года, когда он был изобретен. Текущее значение этого термина — опухший диск зрительного нерва, вызванный исключительно повышенным ВЧД. К другим причинам отека диска зрительного нерва относятся как псевдопапиллема (очевидный отек диска, так и истинный отек диска без повышения ВЧД). Псевдопапиллема может быть вызвана друзами диска зрительного нерва или некоторыми врожденными патологиями диска, а также гипоплазией диска зрительного нерва. Отек диска зрительного нерва без отека диска зрительного нерва может быть следствием инфекции, воспаления или демиелинизации. Это различие важно как с точки зрения диагностики истинного характера опухоли, так и с точки зрения лечения, которое будет наиболее эффективным для сохранения остроты зрения и поля зрения. Что касается частоты, то опухоль диска зрительного нерва почти в двух третях случаев возникает из-за передней ишемической оптической нейропатии (AION) или оптического неврита. Истинный отек диска зрительного нерва составляет 14% этих случаев. Другие причины включают окклюзию центральной вены или артерии сетчатки, диабетическую папиллопатию, злокачественную гипертензию или токсическую оптическую нейропатию. Диагностика отека зрительного нерва / отека зрительного нерваДифференциация отека диска зрительного нерва от других причин отека диска зрительного нерва основывается на анамнезе, клиническом и офтальмологическом обследовании, а также на различных соответствующих тестах. В анамнезе следует запрашивать системные симптомы различных артериальных заболеваний, те, которые предполагают высокое внутричерепное давление, и другие, которые могут указывать на демиелинизирующие или воспалительные расстройства. Офтальмологический осмотр выявит множество других полезных признаков. Он включает, среди прочего:
Относительный афферентный дефект зрачка важен при нескольких состояниях, влияющих на диск зрительного нерва. Односторонний отек диска редко является признаком отека диска зрительного нерва, который обычно присутствует с обеих сторон. Однако некоторые опухоли лобной области могут вызывать атрофию нерва на одной стороне с отеком диска на другом глазу. Признаки, позволяющие отличить отек диска зрительного нерва, включают:
Также необходимо провести полное неврологическое обследование. В зависимости от результатов могут потребоваться срочные анализы, например:
Дифференциация отека зрительного нерва и других причин опухания диска зрительного нерваОтек диска зрительного нерва
Набухание диска зрительного нерваВ отличие от истинного отека диска зрительного нерва, при AION или неврите зрительного нерва, наблюдается поразительная потеря остроты зрения, но явные дефекты поля. Наличие экссудата, ватных пятен или кровоизлияний редко встречается в большинстве состояний, связанных с отеком диска зрительного нерва, кроме отека диска зрительного нерва и неартериальной формы AION. Диск может быть бледным, а не набухшим, а системные симптомы более выражены при некоторых состояниях, таких как артериальный ИОН. Боль при движении глаз присутствует при неврите зрительного нерва. Каждого пациента с отеком диска зрительного нерва следует в срочном порядке обследовать, чтобы исключить быстро прогрессирующие состояния, которые могут нарушить зрение. Псевдосепальный отек
Список литературыДополнительная литератураДиск зрительного нерва — обзорРазмер диска зрительного нерваПлощадь диска зрительного нерва не постоянна среди людей, но показывает межиндивидуальную изменчивость примерно 1: 7 в нормальной европеоидной популяции (рис. 19-1-19 -3). 1,14,22 Площадь диска зрительного нерва в основном не зависит от возраста от 3 до 10 лет, пола и длины тела. 1 В диапазоне от -5 до +5 диоптрий ошибки рефракции размер диска зрительного нерва статистически практически не зависел от аметропии. Размер диска зрительного нерва значительно больше в глазах с миопией высокой степени и значительно меньше в глазах с выраженной гиперметропией (более +5 D), чем в глазах с нормальной ошибкой рефракции. 1 Размер диска зрительного нерва зависит от расы.У кавказцев относительно небольшие диски зрительного нерва, за ними следуют мексиканцы, азиаты и афроамериканцы. 1,22 Можно сделать вывод, что размер диска увеличивается с изменением пигментации, обусловленной этническим происхождением. Исследование кавказцев не обнаружило взаимосвязи между размером диска и цветом радужной оболочки, предполагая, что внутри этнической группы размер диска и пигментация не связаны друг с другом. 1 На основе гауссовской кривой распределения области диска зрительного нерва можно определить морфометрически очень маленькие диски или «микродиски» и очень большие диски или «макродиски».Макродиски можно разделить на первичные макродиски и вторичные макродиски. Размер первичных макродисков не зависит от возраста после первых лет жизни и не зависит или лишь незначительно зависит от аномалии рефракции. Первичные макродиски можно подразделить на «бессимптомные первичные макродиски» без каких-либо морфологических или функциональных дефектов и «симптоматические первичные макродиски» с морфологическими и функциональными дефектами, такими как ямки диска зрительного нерва и «синдром ипомеи».Первичные макродиски незначительно коррелируют с размером роговицы: чем больше диск зрительного нерва, тем больше роговица и тем больше радиус кривизны передней части роговицы. В отличие от первичных макродисков приобретенные или вторичные макродиски увеличиваются в размере после рождения и возникают на глазах с миопией высокой степени. В дальнейшем их можно подразделить на глаза с первичной миопией высокой степени по неизвестным причинам и глаза со вторичной миопией высокой степени по причине врожденной глаукомы. В обоих подтипах вторичных макродисков размер диска положительно коррелирует с миопической ошибкой рефракции.Поскольку миопическая ошибка рефракции может увеличиваться с возрастом у пациентов с сильной миопией, размер вторичных макродисков в глазах с высокой миопией частично увеличивается с возрастом. 1 Индивидуальная изменчивость размера диска зрительного нерва имеет морфогенетическое и патогенетическое значение. Это морфогенетически важно, потому что глаза с большими дисками зрительного нерва по сравнению с глазами с маленькими головками зрительного нерва имеют большую площадь нейроретинального обода, больше волокон зрительного нерва, меньшее скопление нервных волокон на квадратный миллиметр площади диска, большее количество и большую общую площадь. пор lamina cribrosa, более высокое отношение площади межпоровой соединительной ткани к общей площади lamina cribrosa, более высокое количество цилиоретинальных артерий и более высокое количество фоторецепторов сетчатки и клеток пигментного эпителия сетчатки в сочетании с большей площадью поверхности сетчатки и более длинными горизонтальными и вертикальные диаметры земного шара. 1,15 Вариабельность размера диска зрительного нерва патогенетически важна, потому что некоторые аномалии и заболевания зрительного нерва коррелируют с размером диска зрительного нерва. Друзы диска зрительного нерва, псевдосенсорный отек и неартериальная передняя ишемическая нейропатия зрительного нерва встречаются значительно чаще при малых дисках зрительного нерва. Ямки диска зрительного нерва и синдром ипомеи чаще встречаются при больших головках зрительного нерва. Глаза с артериальной передней ишемической оптической нейропатией и глаза с окклюзией сосудов сетчатки имеют диски зрительного нерва статистически нормального размера. 1 При глаукоме диск зрительного нерва нормального размера при первичной открытоугольной глаукоме, включая юношеский тип первичной открытоугольной глаукомы, возрастной атрофический тип первичной открытоугольной глаукомы и вторичная открытоугольная глаукома, вызванная синдромом первичной дисперсии меланина («пигментная глаукома»). Во всех глазах с глаукомой с миопией высокой степени, включая сильно миопический тип первичной открытоугольной глаукомы, диск зрительного нерва имеет аномально большие размеры. Эти вторичные макродиски считаются приобретенными из-за миопического растяжения заднего полюса глазного дна. 1 При диагностике глаукомной нейропатии зрительного нерва оценка размера диска зрительного нерва имеет первостепенное значение, поскольку размер диска зрительного нерва коррелирует с размером глазного бокала и нейроретинального края. Чем больше диск зрительного нерва, тем крупнее глазной бокал и нейроретинальный край. Следовательно, большая чашечка на большом диске зрительного нерва может быть нормальным явлением, в то время как маленькая чашечка на очень маленьком диске зрительного нерва предполагает глаукоматозное повреждение зрительного нерва. 1 Было обсуждено, какая ткань головки зрительного нерва образует границу диска зрительного нерва для анализа диска зрительного нерва.Головку зрительного нерва можно рассматривать как двухслойную структуру с одним отверстием в мембране Бруха и вторым отверстием в склере (склеральном канале зрительного нерва). Поскольку отверстие в мембране Бруха не всегда полностью перекрывает отверстие в склере, но может быть немного смещено в височную сторону, мембрана Бруха может выступать за «диск зрительного нерва» со стороны носа, а в височной парапапиллярной области — мембрану Бруха. может не касаться границы «диска зрительного нерва», оставляя область без мембраны Бруха, пигментного эпителия сетчатки и хориокапилляров.Эту область недавно назвали гамма-зоной парапапиллярной области. 28 «Дифференциация причин отека диска зрительного нерва с помощью la сетчатки» Джона Уильяма Миллераградус вЭлектротехника и вычислительная техника АннотацияДиск зрительного нерва — это область сетчатки, в которой зрительный нерв выходит из задней части глаза. Ряд условий может вызвать отек диска зрительного нерва. Двумя такими состояниями являются отек зрительного нерва, отек диска зрительного нерва, вызванный повышенным внутричерепным давлением (ВЧД), и неартериальная передняя ишемическая оптическая нейропатия (NAION), отек, вызванный уменьшением кровотока к задней части глаза.Быстрая и точная диагностика причины отека диска важна, так как при отеке диска зрительного нерва основная причина повышенного ВЧД потенциально опасна для жизни и может потребовать немедленного вмешательства. Текущий клинический стандарт диагностики и оценки отека диска зрительного нерва — это субъективная оценка, основанная на качественных выводах, сделанных на основе изображений глазного дна. Даже при наличии экспертной подготовки, необходимой для правильного выполнения оценки, измерения и результаты могут значительно различаться у разных врачей.Таким образом, очевидна потребность в быстром и точном диагностическом инструменте отека диска зрительного нерва. Анализ формы структур сетчатки стал многообещающим количественным инструментом для различения причин отека диска зрительного нерва. Набухание диска зрительного нерва может привести к деформации поверхности сетчатки, принимая форму, которая отличается от их нормального расположения. В недавней работе было изучено, как изменения формы одной из этих поверхностей, мембраны Бруха (BM), варьируются между различными типами отека диска зрительного нерва, что содержит клинически значимую информацию. Внутренняя ограничивающая мембрана (ILM), наиболее передняя поверхность сетчатки и наиболее удаленная от BM, может принимать формы, которые отличаются от более задних слоев, когда диск зрительного нерва набухает. Эти уникальные характеристики формы еще предстоит изучить на предмет их потенциального клинического применения. Эта диссертация развивает новые модели формы ILM. Конечной целью этой работы является разработка неинвазивных автоматизированных диагностических инструментов для клинического использования. С этой целью необходимым первым шагом в установлении клинической значимости является демонстрация полезности информации о форме сетчатки в классификаторе машинного обучения.Информация о форме слоя сетчатки и измерения регионального объема, полученные при сканировании оптической когерентной томографии в спектральной области у 78 пациентов (39 отек диска зрительного нерва, 39 NAION), использовались для обучения случайных лесных классификаторов для различения случаев отека диска зрительного нерва и NAION. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
