Эритразма > Клинические рекомендации РФ (Россия) 2013-2017 > MedElement
Цели лечения:
— клиническое излечение;
— отрицательные результаты микроскопического исследования.
Общие замечания по терапии
Лечение эритразмы основано на применении препаратов с антимикробной активностью.
Показания к госпитализации
Отсутствуют
Схемы терапии
При поражении гладкой кожи назначается системная антибактериальная терапия:
— эритромицин (С) 0,25 г перорально 4 раза в сутки в течение 14 дней [1, 2]
или
— тетрациклин (D) 0,25 г перорально 4 раза в сутки в течение 14 дней [2]
При локализации очагов поражения в складках:
— фузидовая кислота, крем 2% (С) наружно 2 раза в сутки в течение 2 недель [1]
или
— 5% эритромициновая мазь (D) 2 раза в сутки наружно, втирать в очаги поражения в течение 7 дней [3]
или
— бифоназол крем 1% (D) 2 раза в сутки наружно на очаги поражения в течение 3 недель [4]
или
— циклопирокс крем (D) 2 раза в сутки наружно на очаги поражения в течение 2 недель [5]
или
— изоконазол крем (D) 2 раза в сутки наружно на очаги поражения в течение 2 недель [5]
При зуде в очагах поражения назначают наружно комбинированные препараты, обладающие антибактериальным и противозудным действием:
— дифлукортолон + изоконазол крем (D) 2 раза в сутки наружно на очаги поражения в течение 5–7 дней [6], затем – изоконазол крем 2 раза в день на очаги поражения в течение 7 дней.
Требования к результатам лечения
— полное разрешение клинических проявлений,
— отрицательные результаты микроскопического исследования.
Тактика при отсутствии эффекта от лечения
— замена антибактериального препарата
Профилактика
Устранение потливости, соблюдение правил личной гигиены. Во время лечения необходимо проводить дезинфекцию одежды больного, нательного и постельного белья кипячением в 1% мыльно-содовом растворе и проглаживанием горячим утюгом во влажном виде с двух сторон.
Эритремия код мкб. C94.1 Хроническая эритремия
Острый базофильный лейкоз
Злокачественный (агрессивный) NK-клеточный лейкоз
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2017 2018 году.
С изменениями и дополнениями ВОЗ гг.
Обработка и перевод изменений © mkb-10.com
Острая и хроническая эритремия
Дерево диагнозов МКБ-10
- c00-d48 класс ii новообразования
- c00-c97 злокачественные новообразования
- c81-c96 злокачественные новообразования лимфоидной, кроветворной и родственных им тканей
- c94 другой лейкоз уточненного клеточного типа
- C94.1 хроническая эритремия
(Выбранный МКБ-10 диагноз) - c94.0 острая эритремия и эритролейкоз
- c94.4 острый панмиелоз
- c94.5 острый миелофиброз
- c94.7 другой уточненный лейкоз
Расшифровка диагноза C94.1 хроническая эритремия по источнику ‘ Диагнозы МКБ-10 ‘
Заболевания и синдромы, относящиеся к МКБ диагнозу
Общее
МКБ-10 код диагноза: C94. 1 Хроническая эритремия.
Синонимы диагноза
Названия
Эритремия (C94. 1 Хроническая эритремия).
Описание
Симптомы
Причины
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Лечение
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию — ацетилсалициловую кислоту по 0,5-1 г/сут и курантил помг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Эритремия — хронический лейкоз с поражением на уровне клетки — предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально
обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных — мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжит
Хроническая эритремия код мкб
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
Названия
C94,1 Хроническая эритремия.
Синонимы диагноза
Хроническая эритремия, эритремия хроническая.
Описание
Эритремия – хронический лейкоз с поражением на уровне клетки – предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Симптомы
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных – мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса – эритремическая – является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Могут наблюдаться астенические симптомы – общая слабость, быстрая утомляемость, раздражительность и другие.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию – ДВС-синдрому.
Механизм развития тромботических осложнений эритремии состоит в увеличении массы циркулирующих эритроцитов, замедлении тока крови и повышении ее вязкости. Их развитию способствуют тромбоцитоз и качественные нарушения тромбоцитов. В плазме крови нередко определяются циркулирующие агрегаты тромбоцитов, что бывает следствием не только их количественного увеличения, но и нарушения функциональных свойств тромбоцитов.
Геморрагические осложнения эритремии полностью ликвидируются у больных, леченных кровопусканиями, когда нормализуется показатель гематокрита.
С развитием эритремии нередко наблюдается дефицит железа, устраняющий полнокровие. Клинические проявления дефицита железа – слабость, воспаление языка, снижение сопротивляемости инфекциям, истончение ногтей – чаще наблюдаются у лиц старшего возраста.
Развитию анемической стадии предшествует определенная динамика клинико-геморрагических данных, в частности увеличение селезенки, постепенное уменьшение полнокровия, появление лейкоэритробластической картины периферической крови. В костном мозге постепенно развивается миелофиброз, которому могут сопутствовать смена типа, клеточное разрастание, нарастание патологии сосудов костного мозга и неэффективность кроветворения – исход эритремии во вторичный миелофиброз.
Существуют и другие формы и варианты течения заболевания, при которых с самого начала выявляется увеличение селезенки за счет миелоидного преобразования. Обострения заболевания после лечения цитостатиками протекают преимущественно с полнокровием и увеличением селезенки. Это всегда панцитозные формы заболевания с лейкоэритробластической картиной крови, более тяжелые, чем обычная эритремия.
От эритремии они отличаются ранним и выраженным внекостномозговым распространением, большей трехростковой направленностью роста и ретикулиновым миелофиброзом, а от идиопатического миелофиброза – наличием полнокровия и длительностью миелопролиферации, отсутствием тенденции к быстрому завершению ретикулинового миелофиброза.
Вместе с тем анемия, развивающаяся при эритремии, может иметь различный механизм развития, не всегда связана с прогрессией процесса и во многих случаях с успехом лечится.
Анемия может быть железодефицитной, обусловленной кровотечениями и кровопусканиями; гемодилюционной, связанной с увеличением объема циркулирующей плазмы вследствие увеличения селезенки, гемолитической, вызванной повышением функции селезенки. Наконец, анемия при эритремии может быть следствием неэффективного кроветворения. При исходе эритремии в острый лейкоз или в гипоплазию кроветворения наблюдается анемия, свойственная этим процессам.
Частота исхода эритремии в острый лейкоз составляет 1% у нелеченных и 11-15% у леченных цитостатиками (хлорбутином), чаще развивается острый миелобластный лейкоз и эритромиелоз. Предвестниками острого лейкоза, возникающими иногда за 2-3 года до его диагностики, являются неинфекционная лихорадка, немотивированные лейкопения, тромбо- или панцитопения, иногда дерматиты.
Постэритремический миелофиброз – результат естественной эволюции заболевания. Он наблюдается у каждого больного эритремией, доживающего до этого периода. Поразительно различие его гематологических проявлений и течения – от доброкачественного, с гематологической компенсацией, до злокачественного, с быстрой анемизацией, депрессией грануло- и тромбоцитопоэза, иногда с малопроцентной бластемией. В этих случаях, вероятно, следует предполагать опухолевую прогрессию заболевания, до проявлений которой в форме бластного криза могут пройти месяцы и годы.
Причины
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Лечение
Задача лечения – нормализация количества гемоглобина до 140-150 г/л (85-90 ЕД) и показателя гематокрита (46-47%), поскольку именно при этом риск сосудистых осложнений резко снижается. Кровопускания назначают по 500 мл через день в стационаре и через 2 дня при амбулаторном лечении. Вместо кровопусканий лучше проводить эритроцитаферез. Количество кровопусканий определяется достижением нормальных показателей красной крови.
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию – ацетилсалициловую кислоту по 0,5-1 г/сут и курантил по 150-200 мг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
При противопоказаниях к применению ацетилсалициловой кислоты врач назначает курантил, папаверин или препараты никотиновой кислоты. По окончании лечения состояние больных и картину крови контролируют каждые 6-8 недель.
Показанием к назначению цитостатиков служат эритремия с лейкоцитозом, тромбоцитозом и увеличение селезенки, кожным зудом, висцеральными и сосудистыми осложнениями, тяжелым состоянием больного, а также недостаточная эффективность предшествующего лечения кровопусканиями, необходимость в их частом повторении, плохая переносимость и осложнение как стабильным тромбоцитозом, так и клинически проявляющимся дефицитом железа. В последнем случае на фоне лечения цитостатиками проводится заместительная терапия препаратами железа. Пожилой возраст больных (старше 50 лет), невозможность организовать терапию кровопусканиями расширяют показания к лечению цитостатиками.
Цитостатическая терапия обычно комбинируется с кровопусканиями, назначаемыми до нормализации гематокрита и количества гемоглобина с самого начала цитостатической терапии.
Гематологический контроль за ходом лечения проводят еженедельно, а к концу лечения – каждые 5 дней.
Поддерживающая терапия цитостатиками не рекомендуется из-за малой эффективности и опасности лейкозогенного действия. Предпочтительно своевременное курсовое лечение в полном или сокращенном объеме при склонности к обострениям.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Микроциркуляторные расстройства и, в частности, эритромелалгия (приступы внезапных жгучих болей преимущественно в конечностях с местным покраснением и отеком кожи), обусловленные преимущественно агрегационным блоком артериального кровотока на у–овне капилляров и мелких артерий, с успехом лечатся ацетилсалициловой кислотой по 0,31 г в день. Эффективность одного курантила при эритромелалгии значительно ниже.
Нельзя не отметить появившихся в связи с широким применением ацетилсалициловой кислоты желудочно-кишечных кровотечений, в том числе длительных и представляющих реальную опасность. Возможны длительные носовые и десневые кровотечения.
Это осложнение лечения вызвано как нераспознанными язвенными поражениями желудочно-кишечного тракта, свойственными эритремии и протекавшими бессимптомно, так и исходной функциональной дефектностью тромбоцитов, усугубляемой ацетилсалициловой кислотой.
Острые тромбозы сосудов – показание к назначению не только дезагрегантов тромбоцитов, но и гепарина, переливаний свежезамороженной плазмы.
При лечении в анемической фазе учитывают механизм развития анемии, тромбоцитопении и других симптомов. При анемии, вызванной дефицитом железа или фолиевой кислоты, назначается соответствующая заместительная терапия. Лечение гемодилюционной анемии должно быть направлено на уменьшение селезенки с помощью лучевой терапии, цитостатиков и преднизолона. Анемию, вызванную недостаточным образованием эритроцитов, предпочтительно лечить андрогенами или анаболическими стероидами. Преднизолон назначают преимущественно при подозрении на аутоиммунное происхождение анемии и тромбоцитопении, а также с целью уменьшения селезенки.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Эритремия.
Описание
Эритремия – хронический лейкоз с поражением на уровне клетки – предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Симптомы
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных – мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса – эритремическая – является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Могут наблюдаться астенические симптомы – общая слабость, быстрая утомляемость, раздражительность и другие.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию – ДВС-синдрому.
Механизм развития тромботических осложнений эритремии состоит в увеличении массы циркулирующих эритроцитов, замедлении тока крови и повышении ее вязкости. Их развитию способствуют тромбоцитоз и качественные нарушения тромбоцитов. В плазме крови нередко определяются циркулирующие агрегаты тромбоцитов, что бывает следствием не только их количественного увеличения, но и нарушения функциональных свойств тромбоцитов.
Геморрагические осложнения эритремии полностью ликвидируются у больных, леченных кровопусканиями, когда нормализуется показатель гематокрита.
С развитием эритремии нередко наблюдается дефицит железа, устраняющий полнокровие. Клинические проявления дефицита железа – слабость, воспаление языка, снижение сопротивляемости инфекциям, истончение ногтей – чаще наблюдаются у лиц старшего возраста.
Развитию анемической стадии предшествует определенная динамика клинико-геморрагических данных, в частности увеличение селезенки, постепенное уменьшение полнокровия, появление лейкоэритробластической картины периферической крови. В костном мозге постепенно развивается миелофиброз, которому могут сопутствовать смена типа, клеточное разрастание, нарастание патологии сосудов костного мозга и неэффективность кроветворения – исход эритремии во вторичный миелофиброз.
Существуют и другие формы и варианты течения заболевания, при которых с самого начала выявляется увеличение селезенки за счет миелоидного преобразования. Обострения заболевания после лечения цитостатиками протекают преимущественно с полнокровием и увеличением селезенки. Это всегда панцитозные формы заболевания с лейкоэритробластической картиной крови, более тяжелые, чем обычная эритремия.
От эритремии они отличаются ранним и выраженным внекостномозговым распространением, большей трехростковой направленностью роста и ретикулиновым миелофиброзом, а от идиопатического миелофиброза – наличием полнокровия и длительностью миелопролиферации, отсутствием тенденции к быстрому завершению ретикулинового миелофиброза.
Вместе с тем анемия, развивающаяся при эритремии, может иметь различный механизм развития, не всегда связана с прогрессией процесса и во многих случаях с успехом лечится.
Анемия может быть железодефицитной, обусловленной кровотечениями и кровопусканиями; гемодилюционной, связанной с увеличением объема циркулирующей плазмы вследствие увеличения селезенки, гемолитической, вызванной повышением функции селезенки. Наконец, анемия при эритремии может быть следствием неэффективного кроветворения. При исходе эритремии в острый лейкоз или в гипоплазию кроветворения наблюдается анемия, свойственная этим процессам.
Частота исхода эритремии в острый лейкоз составляет 1% у нелеченных и 11-15% у леченных цитостатиками (хлорбутином), чаще развивается острый миелобластный лейкоз и эритромиелоз. Предвестниками острого лейкоза, возникающими иногда за 2-3 года до его диагностики, являются неинфекционная лихорадка, немотивированные лейкопения, тромбо- или панцитопения, иногда дерматиты.
Постэритремический миелофиброз – результат естественной эволюции заболевания. Он наблюдается у каждого больного эритремией, доживающего до этого периода. Поразительно различие его гематологических проявлений и течения – от доброкачественного, с гематологической компенсацией, до злокачественного, с быстрой анемизацией, депрессией грануло- и тромбоцитопоэза, иногда с малопроцентной бластемией. В этих случаях, вероятно, следует предполагать опухолевую прогрессию заболевания, до проявлений которой в форме бластного криза могут пройти месяцы и годы.
Причины
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Лечение
Задача лечения – нормализация количества гемоглобина до 140-150 г/л (85-90 ЕД) и показателя гематокрита (46-47%), поскольку именно при этом риск сосудистых осложнений резко снижается. Кровопускания назначают по 500 мл через день в стационаре и через 2 дня при амбулаторном лечении. Вместо кровопусканий лучше проводить эритроцитаферез. Количество кровопусканий определяется достижением нормальных показателей красной крови.
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию – ацетилсалициловую кислоту по 0,5-1 г/сут и курантил по 150-200 мг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
При противопоказаниях к применению ацетилсалициловой кислоты врач назначает курантил, папаверин или препараты никотиновой кислоты. По окончании лечения состояние больных и картину крови контролируют каждые 6-8 недель.
Показанием к назначению цитостатиков служат эритремия с лейкоцитозом, тромбоцитозом и увеличение селезенки, кожным зудом, висцеральными и сосудистыми осложнениями, тяжелым состоянием больного, а также недостаточная эффективность предшествующего лечения кровопусканиями, необходимость в их частом повторении, плохая переносимость и осложнение как стабильным тромбоцитозом, так и клинически проявляющимся дефицитом железа. В последнем случае на фоне лечения цитостатиками проводится заместительная терапия препаратами железа. Пожилой возраст больных (старше 50 лет), невозможность организовать терапию кровопусканиями расширяют показания к лечению цитостатиками.
Цитостатическая терапия обычно комбинируется с кровопусканиями, назначаемыми до нормализации гематокрита и количества гемоглобина с самого начала цитостатической терапии.
Гематологический контроль за ходом лечения проводят еженедельно, а к концу лечения – каждые 5 дней.
Поддерживающая терапия цитостатиками не рекомендуется из-за малой эффективности и опасности лейкозогенного действия. Предпочтительно своевременное курсовое лечение в полном или сокращенном объеме при склонности к обострениям.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Микроциркуляторные расстройства и, в частности, эритромелалгия (приступы внезапных жгучих болей преимущественно в конечностях с местным покраснением и отеком кожи), обусловленные преимущественно агрегационным блоком артериального кровотока на у–овне капилляров и мелких артерий, с успехом лечатся ацетилсалициловой кислотой по 0,31 г в день. Эффективность одного курантила при эритромелалгии значительно ниже.
Нельзя не отметить появившихся в связи с широким применением ацетилсалициловой кислоты желудочно-кишечных кровотечений, в том числе длительных и представляющих реальную опасность. Возможны длительные носовые и десневые кровотечения.
Это осложнение лечения вызвано как нераспознанными язвенными поражениями желудочно-кишечного тракта, свойственными эритремии и протекавшими бессимптомно, так и исходной функциональной дефектностью тромбоцитов, усугубляемой ацетилсалициловой кислотой.
Острые тромбозы сосудов – показание к назначению не только дезагрегантов тромбоцитов, но и гепарина, переливаний свежезамороженной плазмы.
При лечении в анемической фазе учитывают механизм развития анемии, тромбоцитопении и других симптомов. При анемии, вызванной дефицитом железа или фолиевой кислоты, назначается соответствующая заместительная терапия. Лечение гемодилюционной анемии должно быть направлено на уменьшение селезенки с помощью лучевой терапии, цитостатиков и преднизолона. Анемию, вызванную недостаточным образованием эритроцитов, предпочтительно лечить андрогенами или анаболическими стероидами. Преднизолон назначают преимущественно при подозрении на аутоиммунное происхождение анемии и тромбоцитопении, а также с целью уменьшения селезенки.
Основные медуслуги по стандартам лечения |
Клиники для лечения с лучшими ценами| Цена | Всего: 670 в 36 городах |
| Подобранные клиники | Телефоны | Город (метро) | Рейтинг | Цена услуг | | Семейный доктор на 1-й Миусской | +7(495) 152..показатьЗапись: +7(499) 116-82-39+7(495) 152-59-85+7(499) 969-25-74+7(495) 126-99-31+7(926) 800-07-19 | Москва (м. Новослободская) | | 10050ք | | К+31 Петровские ворота | +7(495) 152..показатьЗапись: +7(499) 116-82-39+7(495) 152-59-93+7(499) 116-77-31+7(499) 999-31-31 | Москва (м. Трубная) | | 15750ք | | МЦ Литейный на Индустриальном проспекте | +7(812) 529..показатьЗапись: +7(499) 116-82-39+7(812) 529-98-53+7(904) 615-38-86 | Санкт-Петербург (м. Ладожская) | | 2650ք | | ГИД Клиника на проспекте Науки | +7(812) 944..показатьЗапись: +7(499) 116-82-39+7(812) 944-31-49+7(812) 491-02-29 | Санкт-Петербург (м. Академическая) | | 2660ք | | Клиника доктора Бандуриной на Измайловском б-ре | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-96+7(499) 519-37-34+7(499) 588-82-77+7(499) 490-99-56 | Москва (м. Первомайская) | | 3000ք | | САН Клиник в Шведском переулке | +7(812) 416..показатьЗапись: +7(499) 116-82-39+7(812) 416-97-03+7(812) 416-97-05+7(812) 210-92-76 | Санкт-Петербург (м. Невский проспект) | | 3410ք | | ПрофМедЛаб на Пресненском Валу | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-96+7(499) 969-21-10+7(495) 125-30-32 | Москва (м. Улица 1905 года) | | 3420ք | | Первая Невская клиника на Есенина | +7(812) 361..показатьЗапись: +7(499) 116-82-39+7(812) 361-11-11+7(812) 296-33-35 | Санкт-Петербург (м. Озерки) | | 3720ք | | Клиника Благодатная на проспекте Юрия Гагарина | +7(812) 331..показатьЗапись: +7(499) 116-82-39+7(812) 331-23-83 | Санкт-Петербург (м. Электросила) | — Предыдущая статьяСледующая статья |
|
Код мкб 10 эритремия
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
Названия
C94,1 Хроническая эритремия.
Синонимы диагноза
Хроническая эритремия, эритремия хроническая.
Описание
Эритремия — хронический лейкоз с поражением на уровне клетки — предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Симптомы
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных — мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса — эритремическая — является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Могут наблюдаться астенические симптомы — общая слабость, быстрая утомляемость, раздражительность и другие.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию — ДВС-синдрому.
Механизм развития тромботических осложнений эритремии состоит в увеличении массы циркулирующих эритроцитов, замедлении тока крови и повышении ее вязкости. Их развитию способствуют тромбоцитоз и качественные нарушения тромбоцитов. В плазме крови нередко определяются циркулирующие агрегаты тромбоцитов, что бывает следствием не только их количественного увеличения, но и нарушения функциональных свойств тромбоцитов.
Геморрагические осложнения эритремии полностью ликвидируются у больных, леченных кровопусканиями, когда нормализуется показатель гематокрита.
С развитием эритремии нередко наблюдается дефицит железа, устраняющий полнокровие. Клинические проявления дефицита железа — слабость, воспаление языка, снижение сопротивляемости инфекциям, истончение ногтей — чаще наблюдаются у лиц старшего возраста.
Развитию анемической стадии предшествует определенная динамика клинико-геморрагических данных, в частности увеличение селезенки, постепенное уменьшение полнокровия, появление лейкоэритробластической картины периферической крови. В костном мозге постепенно развивается миелофиброз, которому могут сопутствовать смена типа, клеточное разрастание, нарастание патологии сосудов костного мозга и неэффективность кроветворения — исход эритремии во вторичный миелофиброз.
Существуют и другие формы и варианты течения заболевания, при которых с самого начала выявляется увеличение селезенки за счет миелоидного преобразования. Обострения заболевания после лечения цитостатиками протекают преимущественно с полнокровием и увеличением селезенки. Это всегда панцитозные формы заболевания с лейкоэритробластической картиной крови, более тяжелые, чем обычная эритремия.
От эритремии они отличаются ранним и выраженным внекостномозговым распространением, большей трехростковой направленностью роста и ретикулиновым миелофиброзом, а от идиопатического миелофиброза — наличием полнокровия и длительностью миелопролиферации, отсутствием тенденции к быстрому завершению ретикулинового миелофиброза.
Вместе с тем анемия, развивающаяся при эритремии, может иметь различный механизм развития, не всегда связана с прогрессией процесса и во многих случаях с успехом лечится.
Анемия может быть железодефицитной, обусловленной кровотечениями и кровопусканиями; гемодилюционной, связанной с увеличением объема циркулирующей плазмы вследствие увеличения селезенки, гемолитической, вызванной повышением функции селезенки. Наконец, анемия при эритремии может быть следствием неэффективного кроветворения. При исходе эритремии в острый лейкоз или в гипоплазию кроветворения наблюдается анемия, свойственная этим процессам.
Частота исхода эритремии в острый лейкоз составляет 1% у нелеченных и 11-15% у леченных цитостатиками (хлорбутином), чаще развивается острый миелобластный лейкоз и эритромиелоз. Предвестниками острого лейкоза, возникающими иногда за 2-3 года до его диагностики, являются неинфекционная лихорадка, немотивированные лейкопения, тромбо- или панцитопения, иногда дерматиты.
Постэритремический миелофиброз — результат естественной эволюции заболевания. Он наблюдается у каждого больного эритремией, доживающего до этого периода. Поразительно различие его гематологических проявлений и течения — от доброкачественного, с гематологической компенсацией, до злокачественного, с быстрой анемизацией, депрессией грануло- и тромбоцитопоэза, иногда с малопроцентной бластемией. В этих случаях, вероятно, следует предполагать опухолевую прогрессию заболевания, до проявлений которой в форме бластного криза могут пройти месяцы и годы.
Причины
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Лечение
Задача лечения — нормализация количества гемоглобина до 140-150 г/л (85-90 ЕД) и показателя гематокрита (46-47%), поскольку именно при этом риск сосудистых осложнений резко снижается. Кровопускания назначают по 500 мл через день в стационаре и через 2 дня при амбулаторном лечении. Вместо кровопусканий лучше проводить эритроцитаферез. Количество кровопусканий определяется достижением нормальных показателей красной крови.
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию — ацетилсалициловую кислоту по 0,5-1 г/сут и курантил по 150-200 мг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
При противопоказаниях к применению ацетилсалициловой кислоты врач назначает курантил, папаверин или препараты никотиновой кислоты. По окончании лечения состояние больных и картину крови контролируют каждые 6-8 недель.
Показанием к назначению цитостатиков служат эритремия с лейкоцитозом, тромбоцитозом и увеличение селезенки, кожным зудом, висцеральными и сосудистыми осложнениями, тяжелым состоянием больного, а также недостаточная эффективность предшествующего лечения кровопусканиями, необходимость в их частом повторении, плохая переносимость и осложнение как стабильным тромбоцитозом, так и клинически проявляющимся дефицитом железа. В последнем случае на фоне лечения цитостатиками проводится заместительная терапия препаратами железа. Пожилой возраст больных (старше 50 лет), невозможность организовать терапию кровопусканиями расширяют показания к лечению цитостатиками.
Цитостатическая терапия обычно комбинируется с кровопусканиями, назначаемыми до нормализации гематокрита и количества гемоглобина с самого начала цитостатической терапии.
Гематологический контроль за ходом лечения проводят еженедельно, а к концу лечения — каждые 5 дней.
Поддерживающая терапия цитостатиками не рекомендуется из-за малой эффективности и опасности лейкозогенного действия. Предпочтительно своевременное курсовое лечение в полном или сокращенном объеме при склонности к обострениям.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Микроциркуляторные расстройства и, в частности, эритромелалгия (приступы внезапных жгучих болей преимущественно в конечностях с местным покраснением и отеком кожи), обусловленные преимущественно агрегационным блоком артериального кровотока на у–овне капилляров и мелких артерий, с успехом лечатся ацетилсалициловой кислотой по 0,31 г в день. Эффективность одного курантила при эритромелалгии значительно ниже.
Нельзя не отметить появившихся в связи с широким применением ацетилсалициловой кислоты желудочно-кишечных кровотечений, в том числе длительных и представляющих реальную опасность. Возможны длительные носовые и десневые кровотечения.
Это осложнение лечения вызвано как нераспознанными язвенными поражениями желудочно-кишечного тракта, свойственными эритремии и протекавшими бессимптомно, так и исходной функциональной дефектностью тромбоцитов, усугубляемой ацетилсалициловой кислотой.
Острые тромбозы сосудов — показание к назначению не только дезагрегантов тромбоцитов, но и гепарина, переливаний свежезамороженной плазмы.
При лечении в анемической фазе учитывают механизм развития анемии, тромбоцитопении и других симптомов. При анемии, вызванной дефицитом железа или фолиевой кислоты, назначается соответствующая заместительная терапия. Лечение гемодилюционной анемии должно быть направлено на уменьшение селезенки с помощью лучевой терапии, цитостатиков и преднизолона. Анемию, вызванную недостаточным образованием эритроцитов, предпочтительно лечить андрогенами или анаболическими стероидами. Преднизолон назначают преимущественно при подозрении на аутоиммунное происхождение анемии и тромбоцитопении, а также с целью уменьшения селезенки.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Эритремия.
Описание
Эритремия — хронический лейкоз с поражением на уровне клетки — предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Симптомы
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных — мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса — эритремическая — является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Могут наблюдаться астенические симптомы — общая слабость, быстрая утомляемость, раздражительность и другие.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию — ДВС-синдрому.
Механизм развития тромботических осложнений эритремии состоит в увеличении массы циркулирующих эритроцитов, замедлении тока крови и повышении ее вязкости. Их развитию способствуют тромбоцитоз и качественные нарушения тромбоцитов. В плазме крови нередко определяются циркулирующие агрегаты тромбоцитов, что бывает следствием не только их количественного увеличения, но и нарушения функциональных свойств тромбоцитов.
Геморрагические осложнения эритремии полностью ликвидируются у больных, леченных кровопусканиями, когда нормализуется показатель гематокрита.
С развитием эритремии нередко наблюдается дефицит железа, устраняющий полнокровие. Клинические проявления дефицита железа — слабость, воспаление языка, снижение сопротивляемости инфекциям, истончение ногтей — чаще наблюдаются у лиц старшего возраста.
Развитию анемической стадии предшествует определенная динамика клинико-геморрагических данных, в частности увеличение селезенки, постепенное уменьшение полнокровия, появление лейкоэритробластической картины периферической крови. В костном мозге постепенно развивается миелофиброз, которому могут сопутствовать смена типа, клеточное разрастание, нарастание патологии сосудов костного мозга и неэффективность кроветворения — исход эритремии во вторичный миелофиброз.
Существуют и другие формы и варианты течения заболевания, при которых с самого начала выявляется увеличение селезенки за счет миелоидного преобразования. Обострения заболевания после лечения цитостатиками протекают преимущественно с полнокровием и увеличением селезенки. Это всегда панцитозные формы заболевания с лейкоэритробластической картиной крови, более тяжелые, чем обычная эритремия.
От эритремии они отличаются ранним и выраженным внекостномозговым распространением, большей трехростковой направленностью роста и ретикулиновым миелофиброзом, а от идиопатического миелофиброза — наличием полнокровия и длительностью миелопролиферации, отсутствием тенденции к быстрому завершению ретикулинового миелофиброза.
Вместе с тем анемия, развивающаяся при эритремии, может иметь различный механизм развития, не всегда связана с прогрессией процесса и во многих случаях с успехом лечится.
Анемия может быть железодефицитной, обусловленной кровотечениями и кровопусканиями; гемодилюционной, связанной с увеличением объема циркулирующей плазмы вследствие увеличения селезенки, гемолитической, вызванной повышением функции селезенки. Наконец, анемия при эритремии может быть следствием неэффективного кроветворения. При исходе эритремии в острый лейкоз или в гипоплазию кроветворения наблюдается анемия, свойственная этим процессам.
Частота исхода эритремии в острый лейкоз составляет 1% у нелеченных и 11-15% у леченных цитостатиками (хлорбутином), чаще развивается острый миелобластный лейкоз и эритромиелоз. Предвестниками острого лейкоза, возникающими иногда за 2-3 года до его диагностики, являются неинфекционная лихорадка, немотивированные лейкопения, тромбо- или панцитопения, иногда дерматиты.
Постэритремический миелофиброз — результат естественной эволюции заболевания. Он наблюдается у каждого больного эритремией, доживающего до этого периода. Поразительно различие его гематологических проявлений и течения — от доброкачественного, с гематологической компенсацией, до злокачественного, с быстрой анемизацией, депрессией грануло- и тромбоцитопоэза, иногда с малопроцентной бластемией. В этих случаях, вероятно, следует предполагать опухолевую прогрессию заболевания, до проявлений которой в форме бластного криза могут пройти месяцы и годы.
Причины
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Лечение
Задача лечения — нормализация количества гемоглобина до 140-150 г/л (85-90 ЕД) и показателя гематокрита (46-47%), поскольку именно при этом риск сосудистых осложнений резко снижается. Кровопускания назначают по 500 мл через день в стационаре и через 2 дня при амбулаторном лечении. Вместо кровопусканий лучше проводить эритроцитаферез. Количество кровопусканий определяется достижением нормальных показателей красной крови.
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию — ацетилсалициловую кислоту по 0,5-1 г/сут и курантил по 150-200 мг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
При противопоказаниях к применению ацетилсалициловой кислоты врач назначает курантил, папаверин или препараты никотиновой кислоты. По окончании лечения состояние больных и картину крови контролируют каждые 6-8 недель.
Показанием к назначению цитостатиков служат эритремия с лейкоцитозом, тромбоцитозом и увеличение селезенки, кожным зудом, висцеральными и сосудистыми осложнениями, тяжелым состоянием больного, а также недостаточная эффективность предшествующего лечения кровопусканиями, необходимость в их частом повторении, плохая переносимость и осложнение как стабильным тромбоцитозом, так и клинически проявляющимся дефицитом железа. В последнем случае на фоне лечения цитостатиками проводится заместительная терапия препаратами железа. Пожилой возраст больных (старше 50 лет), невозможность организовать терапию кровопусканиями расширяют показания к лечению цитостатиками.
Цитостатическая терапия обычно комбинируется с кровопусканиями, назначаемыми до нормализации гематокрита и количества гемоглобина с самого начала цитостатической терапии.
Гематологический контроль за ходом лечения проводят еженедельно, а к концу лечения — каждые 5 дней.
Поддерживающая терапия цитостатиками не рекомендуется из-за малой эффективности и опасности лейкозогенного действия. Предпочтительно своевременное курсовое лечение в полном или сокращенном объеме при склонности к обострениям.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Микроциркуляторные расстройства и, в частности, эритромелалгия (приступы внезапных жгучих болей преимущественно в конечностях с местным покраснением и отеком кожи), обусловленные преимущественно агрегационным блоком артериального кровотока на у–овне капилляров и мелких артерий, с успехом лечатся ацетилсалициловой кислотой по 0,31 г в день. Эффективность одного курантила при эритромелалгии значительно ниже.
Нельзя не отметить появившихся в связи с широким применением ацетилсалициловой кислоты желудочно-кишечных кровотечений, в том числе длительных и представляющих реальную опасность. Возможны длительные носовые и десневые кровотечения.
Это осложнение лечения вызвано как нераспознанными язвенными поражениями желудочно-кишечного тракта, свойственными эритремии и протекавшими бессимптомно, так и исходной функциональной дефектностью тромбоцитов, усугубляемой ацетилсалициловой кислотой.
Острые тромбозы сосудов — показание к назначению не только дезагрегантов тромбоцитов, но и гепарина, переливаний свежезамороженной плазмы.
При лечении в анемической фазе учитывают механизм развития анемии, тромбоцитопении и других симптомов. При анемии, вызванной дефицитом железа или фолиевой кислоты, назначается соответствующая заместительная терапия. Лечение гемодилюционной анемии должно быть направлено на уменьшение селезенки с помощью лучевой терапии, цитостатиков и преднизолона. Анемию, вызванную недостаточным образованием эритроцитов, предпочтительно лечить андрогенами или анаболическими стероидами. Преднизолон назначают преимущественно при подозрении на аутоиммунное происхождение анемии и тромбоцитопении, а также с целью уменьшения селезенки.
Основные медуслуги по стандартам лечения |
Клиники для лечения с лучшими ценами| Цена | Всего: 677 в 36 городах |
| Подобранные клиники | Телефоны | Город (метро) | Рейтинг | Цена услуг | | Семейный доктор на 1-й Миусской | +7(495) 152..показатьЗапись: +7(499) 116-82-39+7(495) 152-59-85+7(499) 969-25-74+7(495) 126-99-31+7(926) 800-07-19 | Москва (м. Новослободская) | | 10145ք | | ГИД Клиника на проспекте Науки | +7(812) 944..показатьЗапись: +7(499) 116-82-39+7(812) 944-31-49+7(812) 491-02-29 | Санкт-Петербург (м. Академическая) | | 2740ք | | Витбиомед+ в Береговом проезде | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-63+7(495) 152-44-49 | Москва (м. Фили) | | 3080ք | | Клиника доктора Бандуриной на Измайловском б-ре | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-96+7(499) 519-37-34+7(499) 588-82-77+7(499) 490-99-56 | Москва (м. Первомайская) | | 3100ք | | САН Клиник в Шведском переулке | +7(812) 416..показатьЗапись: +7(499) 116-82-39+7(812) 416-97-03+7(812) 416-97-05+7(812) 210-92-76 | Санкт-Петербург (м. Невский проспект) | | 3410ք | | ПрофМедЛаб на Пресненском Валу | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-96+7(499) 969-21-10+7(495) 125-30-32 | Москва (м. Улица 1905 года) | | 3490ք | | Первая Невская клиника на Есенина | +7(812) 361..показатьЗапись: +7(499) 116-82-39+7(812) 361-11-11+7(812) 296-33-35 | Санкт-Петербург (м. Озерки) | | 3900ք | | Мой доктор в Новом Девяткино | +7(812) 336..показатьЗапись: +7(499) 116-82-39+7(812) 336-63-03 | Ленинградская область (м. Девяткино) | | 3910ք | | Мой доктор на проспекте Обуховской Обороны | +7(812) 336..показатьЗапись: +7(499) 116-82-39+7(812) 336-63-03 | Санкт-Петербург (м. Рыбацкое) | | Предыдущая статьяСледующая статья
|
Хроническая эритремия код мкб
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
Названия
C94,1 Хроническая эритремия.
Синонимы диагноза
Хроническая эритремия, эритремия хроническая.
Описание
Эритремия — хронический лейкоз с поражением на уровне клетки — предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Симптомы
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных — мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса — эритремическая — является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Могут наблюдаться астенические симптомы — общая слабость, быстрая утомляемость, раздражительность и другие.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию — ДВС-синдрому.
Механизм развития тромботических осложнений эритремии состоит в увеличении массы циркулирующих эритроцитов, замедлении тока крови и повышении ее вязкости. Их развитию способствуют тромбоцитоз и качественные нарушения тромбоцитов. В плазме крови нередко определяются циркулирующие агрегаты тромбоцитов, что бывает следствием не только их количественного увеличения, но и нарушения функциональных свойств тромбоцитов.
Геморрагические осложнения эритремии полностью ликвидируются у больных, леченных кровопусканиями, когда нормализуется показатель гематокрита.
С развитием эритремии нередко наблюдается дефицит железа, устраняющий полнокровие. Клинические проявления дефицита железа — слабость, воспаление языка, снижение сопротивляемости инфекциям, истончение ногтей — чаще наблюдаются у лиц старшего возраста.
Развитию анемической стадии предшествует определенная динамика клинико-геморрагических данных, в частности увеличение селезенки, постепенное уменьшение полнокровия, появление лейкоэритробластической картины периферической крови. В костном мозге постепенно развивается миелофиброз, которому могут сопутствовать смена типа, клеточное разрастание, нарастание патологии сосудов костного мозга и неэффективность кроветворения — исход эритремии во вторичный миелофиброз.
Существуют и другие формы и варианты течения заболевания, при которых с самого начала выявляется увеличение селезенки за счет миелоидного преобразования. Обострения заболевания после лечения цитостатиками протекают преимущественно с полнокровием и увеличением селезенки. Это всегда панцитозные формы заболевания с лейкоэритробластической картиной крови, более тяжелые, чем обычная эритремия.
От эритремии они отличаются ранним и выраженным внекостномозговым распространением, большей трехростковой направленностью роста и ретикулиновым миелофиброзом, а от идиопатического миелофиброза — наличием полнокровия и длительностью миелопролиферации, отсутствием тенденции к быстрому завершению ретикулинового миелофиброза.
Вместе с тем анемия, развивающаяся при эритремии, может иметь различный механизм развития, не всегда связана с прогрессией процесса и во многих случаях с успехом лечится.
Анемия может быть железодефицитной, обусловленной кровотечениями и кровопусканиями; гемодилюционной, связанной с увеличением объема циркулирующей плазмы вследствие увеличения селезенки, гемолитической, вызванной повышением функции селезенки. Наконец, анемия при эритремии может быть следствием неэффективного кроветворения. При исходе эритремии в острый лейкоз или в гипоплазию кроветворения наблюдается анемия, свойственная этим процессам.
Частота исхода эритремии в острый лейкоз составляет 1% у нелеченных и 11-15% у леченных цитостатиками (хлорбутином), чаще развивается острый миелобластный лейкоз и эритромиелоз. Предвестниками острого лейкоза, возникающими иногда за 2-3 года до его диагностики, являются неинфекционная лихорадка, немотивированные лейкопения, тромбо- или панцитопения, иногда дерматиты.
Постэритремический миелофиброз — результат естественной эволюции заболевания. Он наблюдается у каждого больного эритремией, доживающего до этого периода. Поразительно различие его гематологических проявлений и течения — от доброкачественного, с гематологической компенсацией, до злокачественного, с быстрой анемизацией, депрессией грануло- и тромбоцитопоэза, иногда с малопроцентной бластемией. В этих случаях, вероятно, следует предполагать опухолевую прогрессию заболевания, до проявлений которой в форме бластного криза могут пройти месяцы и годы.
Причины
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Лечение
Задача лечения — нормализация количества гемоглобина до 140-150 г/л (85-90 ЕД) и показателя гематокрита (46-47%), поскольку именно при этом риск сосудистых осложнений резко снижается. Кровопускания назначают по 500 мл через день в стационаре и через 2 дня при амбулаторном лечении. Вместо кровопусканий лучше проводить эритроцитаферез. Количество кровопусканий определяется достижением нормальных показателей красной крови.
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию — ацетилсалициловую кислоту по 0,5-1 г/сут и курантил по 150-200 мг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
При противопоказаниях к применению ацетилсалициловой кислоты врач назначает курантил, папаверин или препараты никотиновой кислоты. По окончании лечения состояние больных и картину крови контролируют каждые 6-8 недель.
Показанием к назначению цитостатиков служат эритремия с лейкоцитозом, тромбоцитозом и увеличение селезенки, кожным зудом, висцеральными и сосудистыми осложнениями, тяжелым состоянием больного, а также недостаточная эффективность предшествующего лечения кровопусканиями, необходимость в их частом повторении, плохая переносимость и осложнение как стабильным тромбоцитозом, так и клинически проявляющимся дефицитом железа. В последнем случае на фоне лечения цитостатиками проводится заместительная терапия препаратами железа. Пожилой возраст больных (старше 50 лет), невозможность организовать терапию кровопусканиями расширяют показания к лечению цитостатиками.
Цитостатическая терапия обычно комбинируется с кровопусканиями, назначаемыми до нормализации гематокрита и количества гемоглобина с самого начала цитостатической терапии.
Гематологический контроль за ходом лечения проводят еженедельно, а к концу лечения — каждые 5 дней.
Поддерживающая терапия цитостатиками не рекомендуется из-за малой эффективности и опасности лейкозогенного действия. Предпочтительно своевременное курсовое лечение в полном или сокращенном объеме при склонности к обострениям.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Микроциркуляторные расстройства и, в частности, эритромелалгия (приступы внезапных жгучих болей преимущественно в конечностях с местным покраснением и отеком кожи), обусловленные преимущественно агрегационным блоком артериального кровотока на у–овне капилляров и мелких артерий, с успехом лечатся ацетилсалициловой кислотой по 0,31 г в день. Эффективность одного курантила при эритромелалгии значительно ниже.
Нельзя не отметить появившихся в связи с широким применением ацетилсалициловой кислоты желудочно-кишечных кровотечений, в том числе длительных и представляющих реальную опасность. Возможны длительные носовые и десневые кровотечения.
Это осложнение лечения вызвано как нераспознанными язвенными поражениями желудочно-кишечного тракта, свойственными эритремии и протекавшими бессимптомно, так и исходной функциональной дефектностью тромбоцитов, усугубляемой ацетилсалициловой кислотой.
Острые тромбозы сосудов — показание к назначению не только дезагрегантов тромбоцитов, но и гепарина, переливаний свежезамороженной плазмы.
При лечении в анемической фазе учитывают механизм развития анемии, тромбоцитопении и других симптомов. При анемии, вызванной дефицитом железа или фолиевой кислоты, назначается соответствующая заместительная терапия. Лечение гемодилюционной анемии должно быть направлено на уменьшение селезенки с помощью лучевой терапии, цитостатиков и преднизолона. Анемию, вызванную недостаточным образованием эритроцитов, предпочтительно лечить андрогенами или анаболическими стероидами. Преднизолон назначают преимущественно при подозрении на аутоиммунное происхождение анемии и тромбоцитопении, а также с целью уменьшения селезенки.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Эритремия.
Описание
Эритремия — хронический лейкоз с поражением на уровне клетки — предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Симптомы
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных — мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса — эритремическая — является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Могут наблюдаться астенические симптомы — общая слабость, быстрая утомляемость, раздражительность и другие.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию — ДВС-синдрому.
Механизм развития тромботических осложнений эритремии состоит в увеличении массы циркулирующих эритроцитов, замедлении тока крови и повышении ее вязкости. Их развитию способствуют тромбоцитоз и качественные нарушения тромбоцитов. В плазме крови нередко определяются циркулирующие агрегаты тромбоцитов, что бывает следствием не только их количественного увеличения, но и нарушения функциональных свойств тромбоцитов.
Геморрагические осложнения эритремии полностью ликвидируются у больных, леченных кровопусканиями, когда нормализуется показатель гематокрита.
С развитием эритремии нередко наблюдается дефицит железа, устраняющий полнокровие. Клинические проявления дефицита железа — слабость, воспаление языка, снижение сопротивляемости инфекциям, истончение ногтей — чаще наблюдаются у лиц старшего возраста.
Развитию анемической стадии предшествует определенная динамика клинико-геморрагических данных, в частности увеличение селезенки, постепенное уменьшение полнокровия, появление лейкоэритробластической картины периферической крови. В костном мозге постепенно развивается миелофиброз, которому могут сопутствовать смена типа, клеточное разрастание, нарастание патологии сосудов костного мозга и неэффективность кроветворения — исход эритремии во вторичный миелофиброз.
Существуют и другие формы и варианты течения заболевания, при которых с самого начала выявляется увеличение селезенки за счет миелоидного преобразования. Обострения заболевания после лечения цитостатиками протекают преимущественно с полнокровием и увеличением селезенки. Это всегда панцитозные формы заболевания с лейкоэритробластической картиной крови, более тяжелые, чем обычная эритремия.
От эритремии они отличаются ранним и выраженным внекостномозговым распространением, большей трехростковой направленностью роста и ретикулиновым миелофиброзом, а от идиопатического миелофиброза — наличием полнокровия и длительностью миелопролиферации, отсутствием тенденции к быстрому завершению ретикулинового миелофиброза.
Вместе с тем анемия, развивающаяся при эритремии, может иметь различный механизм развития, не всегда связана с прогрессией процесса и во многих случаях с успехом лечится.
Анемия может быть железодефицитной, обусловленной кровотечениями и кровопусканиями; гемодилюционной, связанной с увеличением объема циркулирующей плазмы вследствие увеличения селезенки, гемолитической, вызванной повышением функции селезенки. Наконец, анемия при эритремии может быть следствием неэффективного кроветворения. При исходе эритремии в острый лейкоз или в гипоплазию кроветворения наблюдается анемия, свойственная этим процессам.
Частота исхода эритремии в острый лейкоз составляет 1% у нелеченных и 11-15% у леченных цитостатиками (хлорбутином), чаще развивается острый миелобластный лейкоз и эритромиелоз. Предвестниками острого лейкоза, возникающими иногда за 2-3 года до его диагностики, являются неинфекционная лихорадка, немотивированные лейкопения, тромбо- или панцитопения, иногда дерматиты.
Постэритремический миелофиброз — результат естественной эволюции заболевания. Он наблюдается у каждого больного эритремией, доживающего до этого периода. Поразительно различие его гематологических проявлений и течения — от доброкачественного, с гематологической компенсацией, до злокачественного, с быстрой анемизацией, депрессией грануло- и тромбоцитопоэза, иногда с малопроцентной бластемией. В этих случаях, вероятно, следует предполагать опухолевую прогрессию заболевания, до проявлений которой в форме бластного криза могут пройти месяцы и годы.
Причины
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Лечение
Задача лечения — нормализация количества гемоглобина до 140-150 г/л (85-90 ЕД) и показателя гематокрита (46-47%), поскольку именно при этом риск сосудистых осложнений резко снижается. Кровопускания назначают по 500 мл через день в стационаре и через 2 дня при амбулаторном лечении. Вместо кровопусканий лучше проводить эритроцитаферез. Количество кровопусканий определяется достижением нормальных показателей красной крови.
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию — ацетилсалициловую кислоту по 0,5-1 г/сут и курантил по 150-200 мг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
При противопоказаниях к применению ацетилсалициловой кислоты врач назначает курантил, папаверин или препараты никотиновой кислоты. По окончании лечения состояние больных и картину крови контролируют каждые 6-8 недель.
Показанием к назначению цитостатиков служат эритремия с лейкоцитозом, тромбоцитозом и увеличение селезенки, кожным зудом, висцеральными и сосудистыми осложнениями, тяжелым состоянием больного, а также недостаточная эффективность предшествующего лечения кровопусканиями, необходимость в их частом повторении, плохая переносимость и осложнение как стабильным тромбоцитозом, так и клинически проявляющимся дефицитом железа. В последнем случае на фоне лечения цитостатиками проводится заместительная терапия препаратами железа. Пожилой возраст больных (старше 50 лет), невозможность организовать терапию кровопусканиями расширяют показания к лечению цитостатиками.
Цитостатическая терапия обычно комбинируется с кровопусканиями, назначаемыми до нормализации гематокрита и количества гемоглобина с самого начала цитостатической терапии.
Гематологический контроль за ходом лечения проводят еженедельно, а к концу лечения — каждые 5 дней.
Поддерживающая терапия цитостатиками не рекомендуется из-за малой эффективности и опасности лейкозогенного действия. Предпочтительно своевременное курсовое лечение в полном или сокращенном объеме при склонности к обострениям.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Микроциркуляторные расстройства и, в частности, эритромелалгия (приступы внезапных жгучих болей преимущественно в конечностях с местным покраснением и отеком кожи), обусловленные преимущественно агрегационным блоком артериального кровотока на у–овне капилляров и мелких артерий, с успехом лечатся ацетилсалициловой кислотой по 0,31 г в день. Эффективность одного курантила при эритромелалгии значительно ниже.
Нельзя не отметить появившихся в связи с широким применением ацетилсалициловой кислоты желудочно-кишечных кровотечений, в том числе длительных и представляющих реальную опасность. Возможны длительные носовые и десневые кровотечения.
Это осложнение лечения вызвано как нераспознанными язвенными поражениями желудочно-кишечного тракта, свойственными эритремии и протекавшими бессимптомно, так и исходной функциональной дефектностью тромбоцитов, усугубляемой ацетилсалициловой кислотой.
Острые тромбозы сосудов — показание к назначению не только дезагрегантов тромбоцитов, но и гепарина, переливаний свежезамороженной плазмы.
При лечении в анемической фазе учитывают механизм развития анемии, тромбоцитопении и других симптомов. При анемии, вызванной дефицитом железа или фолиевой кислоты, назначается соответствующая заместительная терапия. Лечение гемодилюционной анемии должно быть направлено на уменьшение селезенки с помощью лучевой терапии, цитостатиков и преднизолона. Анемию, вызванную недостаточным образованием эритроцитов, предпочтительно лечить андрогенами или анаболическими стероидами. Преднизолон назначают преимущественно при подозрении на аутоиммунное происхождение анемии и тромбоцитопении, а также с целью уменьшения селезенки.
Основные медуслуги по стандартам лечения |
Клиники для лечения с лучшими ценами| Цена | Всего: 677 в 36 городах |
| Подобранные клиники | Телефоны | Город (метро) | Рейтинг | Цена услуг | | Семейный доктор на 1-й Миусской | +7(495) 152..показатьЗапись: +7(499) 116-82-39+7(495) 152-59-85+7(499) 969-25-74+7(495) 126-99-31+7(926) 800-07-19 | Москва (м. Новослободская) | | 10145ք | | ГИД Клиника на проспекте Науки | +7(812) 944..показатьЗапись: +7(499) 116-82-39+7(812) 944-31-49+7(812) 491-02-29 | Санкт-Петербург (м. Академическая) | | 2740ք | | Витбиомед+ в Береговом проезде | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-63+7(495) 152-44-49 | Москва (м. Фили) | | 3080ք | | Клиника доктора Бандуриной на Измайловском б-ре | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-96+7(499) 519-37-34+7(499) 588-82-77+7(499) 490-99-56 | Москва (м. Первомайская) | | 3100ք | | САН Клиник в Шведском переулке | +7(812) 416..показатьЗапись: +7(499) 116-82-39+7(812) 416-97-03+7(812) 416-97-05+7(812) 210-92-76 | Санкт-Петербург (м. Невский проспект) | | 3410ք | | ПрофМедЛаб на Пресненском Валу | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-96+7(499) 969-21-10+7(495) 125-30-32 | Москва (м. Улица 1905 года) | | 3490ք | | Первая Невская клиника на Есенина | +7(812) 361..показатьЗапись: +7(499) 116-82-39+7(812) 361-11-11+7(812) 296-33-35 | Санкт-Петербург (м. Озерки) | | 3900ք | | Мой доктор в Новом Девяткино | +7(812) 336..показатьЗапись: +7(499) 116-82-39+7(812) 336-63-03 | Ленинградская область (м. Девяткино) | | 3910ք | | Мой доктор на проспекте Обуховской Обороны | +7(812) 336..показатьЗапись: +7(499) 116-82-39+7(812) 336-63-03 | Санкт-Петербург (м. Рыбацкое) | | Предыдущая статьяСледующая статья
|
Код по мкб эритремия
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Эритремия.
Описание
Эритремия — хронический лейкоз с поражением на уровне клетки — предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Симптомы
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных — мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса — эритремическая — является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Могут наблюдаться астенические симптомы — общая слабость, быстрая утомляемость, раздражительность и другие.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию — ДВС-синдрому.
Механизм развития тромботических осложнений эритремии состоит в увеличении массы циркулирующих эритроцитов, замедлении тока крови и повышении ее вязкости. Их развитию способствуют тромбоцитоз и качественные нарушения тромбоцитов. В плазме крови нередко определяются циркулирующие агрегаты тромбоцитов, что бывает следствием не только их количественного увеличения, но и нарушения функциональных свойств тромбоцитов.
Геморрагические осложнения эритремии полностью ликвидируются у больных, леченных кровопусканиями, когда нормализуется показатель гематокрита.
С развитием эритремии нередко наблюдается дефицит железа, устраняющий полнокровие. Клинические проявления дефицита железа — слабость, воспаление языка, снижение сопротивляемости инфекциям, истончение ногтей — чаще наблюдаются у лиц старшего возраста.
Развитию анемической стадии предшествует определенная динамика клинико-геморрагических данных, в частности увеличение селезенки, постепенное уменьшение полнокровия, появление лейкоэритробластической картины периферической крови. В костном мозге постепенно развивается миелофиброз, которому могут сопутствовать смена типа, клеточное разрастание, нарастание патологии сосудов костного мозга и неэффективность кроветворения — исход эритремии во вторичный миелофиброз.
Существуют и другие формы и варианты течения заболевания, при которых с самого начала выявляется увеличение селезенки за счет миелоидного преобразования. Обострения заболевания после лечения цитостатиками протекают преимущественно с полнокровием и увеличением селезенки. Это всегда панцитозные формы заболевания с лейкоэритробластической картиной крови, более тяжелые, чем обычная эритремия.
От эритремии они отличаются ранним и выраженным внекостномозговым распространением, большей трехростковой направленностью роста и ретикулиновым миелофиброзом, а от идиопатического миелофиброза — наличием полнокровия и длительностью миелопролиферации, отсутствием тенденции к быстрому завершению ретикулинового миелофиброза.
Вместе с тем анемия, развивающаяся при эритремии, может иметь различный механизм развития, не всегда связана с прогрессией процесса и во многих случаях с успехом лечится.
Анемия может быть железодефицитной, обусловленной кровотечениями и кровопусканиями; гемодилюционной, связанной с увеличением объема циркулирующей плазмы вследствие увеличения селезенки, гемолитической, вызванной повышением функции селезенки. Наконец, анемия при эритремии может быть следствием неэффективного кроветворения. При исходе эритремии в острый лейкоз или в гипоплазию кроветворения наблюдается анемия, свойственная этим процессам.
Частота исхода эритремии в острый лейкоз составляет 1% у нелеченных и 11-15% у леченных цитостатиками (хлорбутином), чаще развивается острый миелобластный лейкоз и эритромиелоз. Предвестниками острого лейкоза, возникающими иногда за 2-3 года до его диагностики, являются неинфекционная лихорадка, немотивированные лейкопения, тромбо- или панцитопения, иногда дерматиты.
Постэритремический миелофиброз — результат естественной эволюции заболевания. Он наблюдается у каждого больного эритремией, доживающего до этого периода. Поразительно различие его гематологических проявлений и течения — от доброкачественного, с гематологической компенсацией, до злокачественного, с быстрой анемизацией, депрессией грануло- и тромбоцитопоэза, иногда с малопроцентной бластемией. В этих случаях, вероятно, следует предполагать опухолевую прогрессию заболевания, до проявлений которой в форме бластного криза могут пройти месяцы и годы.
Причины
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Лечение
Задача лечения — нормализация количества гемоглобина до 140-150 г/л (85-90 ЕД) и показателя гематокрита (46-47%), поскольку именно при этом риск сосудистых осложнений резко снижается. Кровопускания назначают по 500 мл через день в стационаре и через 2 дня при амбулаторном лечении. Вместо кровопусканий лучше проводить эритроцитаферез. Количество кровопусканий определяется достижением нормальных показателей красной крови.
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию — ацетилсалициловую кислоту по 0,5-1 г/сут и курантил по 150-200 мг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
При противопоказаниях к применению ацетилсалициловой кислоты врач назначает курантил, папаверин или препараты никотиновой кислоты. По окончании лечения состояние больных и картину крови контролируют каждые 6-8 недель.
Показанием к назначению цитостатиков служат эритремия с лейкоцитозом, тромбоцитозом и увеличение селезенки, кожным зудом, висцеральными и сосудистыми осложнениями, тяжелым состоянием больного, а также недостаточная эффективность предшествующего лечения кровопусканиями, необходимость в их частом повторении, плохая переносимость и осложнение как стабильным тромбоцитозом, так и клинически проявляющимся дефицитом железа. В последнем случае на фоне лечения цитостатиками проводится заместительная терапия препаратами железа. Пожилой возраст больных (старше 50 лет), невозможность организовать терапию кровопусканиями расширяют показания к лечению цитостатиками.
Цитостатическая терапия обычно комбинируется с кровопусканиями, назначаемыми до нормализации гематокрита и количества гемоглобина с самого начала цитостатической терапии.
Гематологический контроль за ходом лечения проводят еженедельно, а к концу лечения — каждые 5 дней.
Поддерживающая терапия цитостатиками не рекомендуется из-за малой эффективности и опасности лейкозогенного действия. Предпочтительно своевременное курсовое лечение в полном или сокращенном объеме при склонности к обострениям.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Микроциркуляторные расстройства и, в частности, эритромелалгия (приступы внезапных жгучих болей преимущественно в конечностях с местным покраснением и отеком кожи), обусловленные преимущественно агрегационным блоком артериального кровотока на у–овне капилляров и мелких артерий, с успехом лечатся ацетилсалициловой кислотой по 0,31 г в день. Эффективность одного курантила при эритромелалгии значительно ниже.
Нельзя не отметить появившихся в связи с широким применением ацетилсалициловой кислоты желудочно-кишечных кровотечений, в том числе длительных и представляющих реальную опасность. Возможны длительные носовые и десневые кровотечения.
Это осложнение лечения вызвано как нераспознанными язвенными поражениями желудочно-кишечного тракта, свойственными эритремии и протекавшими бессимптомно, так и исходной функциональной дефектностью тромбоцитов, усугубляемой ацетилсалициловой кислотой.
Острые тромбозы сосудов — показание к назначению не только дезагрегантов тромбоцитов, но и гепарина, переливаний свежезамороженной плазмы.
При лечении в анемической фазе учитывают механизм развития анемии, тромбоцитопении и других симптомов. При анемии, вызванной дефицитом железа или фолиевой кислоты, назначается соответствующая заместительная терапия. Лечение гемодилюционной анемии должно быть направлено на уменьшение селезенки с помощью лучевой терапии, цитостатиков и преднизолона. Анемию, вызванную недостаточным образованием эритроцитов, предпочтительно лечить андрогенами или анаболическими стероидами. Преднизолон назначают преимущественно при подозрении на аутоиммунное происхождение анемии и тромбоцитопении, а также с целью уменьшения селезенки.
Основные медуслуги по стандартам лечения |
Клиники для лечения с лучшими ценами| Цена | Всего: 677 в 36 городах |
| Подобранные клиники | Телефоны | Город (метро) | Рейтинг | Цена услуг | | Семейный доктор на 1-й Миусской | +7(495) 152..показатьЗапись: +7(499) 116-82-39+7(495) 152-59-85+7(499) 969-25-74+7(495) 126-99-31+7(926) 800-07-19 | Москва (м. Новослободская) | | 10145ք | | ГИД Клиника на проспекте Науки | +7(812) 944..показатьЗапись: +7(499) 116-82-39+7(812) 944-31-49+7(812) 491-02-29 | Санкт-Петербург (м. Академическая) | | 2740ք | | Витбиомед+ в Береговом проезде | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-63+7(495) 152-44-49 | Москва (м. Фили) | | 3080ք | | Клиника доктора Бандуриной на Измайловском б-ре | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-96+7(499) 519-37-34+7(499) 588-82-77+7(499) 490-99-56 | Москва (м. Первомайская) | | 3100ք | | САН Клиник в Шведском переулке | +7(812) 416..показатьЗапись: +7(499) 116-82-39+7(812) 416-97-03+7(812) 416-97-05+7(812) 210-92-76 | Санкт-Петербург (м. Невский проспект) | | 3410ք | | ПрофМедЛаб на Пресненском Валу | +7(499) 519..показатьЗапись: +7(499) 116-82-39+7(499) 519-36-96+7(499) 969-21-10+7(495) 125-30-32 | Москва (м. Улица 1905 года) | | 3490ք | | Первая Невская клиника на Есенина | +7(812) 361..показатьЗапись: +7(499) 116-82-39+7(812) 361-11-11+7(812) 296-33-35 | Санкт-Петербург (м. Озерки) | | 3900ք | | Мой доктор в Новом Девяткино | +7(812) 336..показатьЗапись: +7(499) 116-82-39+7(812) 336-63-03 | Ленинградская область (м. Девяткино) | | 3910ք | | Мой доктор на проспекте Обуховской Обороны | +7(812) 336..показатьЗапись: +7(499) 116-82-39+7(812) 336-63-03 | Санкт-Петербург (м. Рыбацкое) | | 3910ք | | Мой доктор на проспекте Просвещения | +7(812) 336..показатьЗапись: +7(499) 116-82-39+7(812) 336-63-03 | Санкт-Петербург (м. Гражданский проспект) | | 3910ք | |
|
Источник
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
Названия
C94,1 Хроническая эритремия.
Синонимы диагноза
Хроническая эритремия, эритремия хроническая.
Описание
Эритремия — хронический лейкоз с поражением на уровне клетки — предшественницы миелопоэза с характерным для опухоли неограниченным ростом этой клетки, сохранившей способность дифференцироваться по 4 росткам, преимущественно по красному. На определенных этапах заболевания, а иногда и с самого начала, к разрастанию клеток в костном мозге присоединяется миелоидная метаплазия в селезенке.
Симптомы
Заболевание начинается постепенно. Нарастает покраснение кожных покровов, слабость, тяжесть в голове, увеличение селезенки, артериальная гипертония, а у половины больных — мучительный кожный зуд после умывания, мытья, плавания. Иногда первыми проявлениями заболевания становятся некрозы пальцев, тромбозы более крупных артерий нижних и верхних конечностей, тромбофлебит, тромботический инсульт, инфаркт миокарда или легкого и особенно острые жгучие боли в кончиках пальцев, устраняемые ацетилсалициловой кислотой на 1-3 дня. У многих больных задолго до установления диагноза наблюдались кровотечения после удаления зубов, кожный зуд после ванны и «хорошие» показатели красной крови, которым врачи не придавали должного значения.
В I стадии, продолжительность которой составляет 5 лет и более, наблюдается умеренное увеличение циркулирующей крови, селезенка не прощупывается. В крови на этой стадии преобладает умеренное образование эритроцитов. В костном мозге увеличение всех ростков кроветворения. Сосудистые и висцеральные осложнения в это время возможны, но не часты.
Выделение начальной (I) стадии эритремии условно. По существу, это стадия с малосимптомными проявлениями, более свойственная пожилым больным. Селезенка обычно не прощупывается, но ее исследование нередко выявляет небольшое увеличение. Тромботические осложнения возможны и в этой стадии заболевания.
IIА стадия процесса — эритремическая — является развернутой, для нее нехарактерно миелоидное преобразование селезенки. Продолжительность этой стадии составляет 10-15 лет и более. Повышен объем циркулирующей крови, увеличена селезенка, а несколько ранее возможно увеличение печени. Тромбозы артериальных и венозных сосудов, геморрагические осложнения на этой стадии наблюдаются чаще. Анализ крови указывает на «чистую» эритроцитемию или эритроцитемию и тромбоцитоз или панмиелоз и нейтрофилез с палочкоядерным сдвигом, увеличением числа базофилов. В костном мозге наблюдается тотальная трехростковая гиперплазия с выраженным мегакариоцитозом, возможны ретикулиновый и очаговый коллагеновый миелофиброзы.
Ко IIБ стадии также относится эритремический, развернутый процесс, но с миелоидной метаплазией селезенки. Увеличение объема крови может быть выражено в большей или меньшей степени, наблюдается увеличение печени и селезенки. В крови в этой стадии отмечается увеличение эритроцитов, тромбоцитов с лейкоцитозом выше 15 Ч 103 в 1 мкл и сдвигом лейкоцитарной формулы до миелоцитов, единичные эритрокариоциты. В костном мозге, как и во IIА стадии, может преобладать увеличение гранулоцитарного ростка, возможен ретикулиновый и очаговый коллагеновый миелофиброз.
В клинической картине нередко ведущими оказываются аллергические осложнения и уратовый диатез.
В этой стадии могут наблюдаться истощение больного, обостряющиеся тромботические осложнения и кровоточивость.
III стадию эритремии называют анемической. В костном мозге может быть выражен миелофиброз, миелопоэз в одних случаях сохранен, а в других снижен. В увеличенных селезенке и печени наблюдается миелоидное преобразование. Исходом эритремии в этой стадии могут быть острый лейкоз, хронический миелолейкоз, гипопластическое состояние кроветворения и трудно классифицируемые гематологические изменения.
Артериальная гипертония, возникающая при эритремии в 35-50% случаев, обусловлена повышением периферического сопротивления в ответ на увеличенную вязкость крови, развитием уратового диатеза, хронического пиелонефрита, нарушениями кровообращения в паренхиме почек, тромбозом и склерозом почечных артерий.
Специфичный для эритремии кожный зуд, связанный с мытьем, наблюдается у 50-55% больных. У многих больных он становится главной жалобой, возникает не только от контакта с водой, но и спонтанно, сказывается на работоспособности.
Могут наблюдаться астенические симптомы — общая слабость, быстрая утомляемость, раздражительность и другие.
Частыми осложнениями развернутой стадии заболевания являются микроциркуляторные расстройства с клиникой эритромелалгии, преходящих нарушений церебрального и коронарного кровообращения и геморрагических отеков голеней, а также тромбозы венозных и артериальных сосудов и кровотечения. Уже на этой стадии могут быть нарушения гемостаза, которые выглядят нередко как латентная тромбогенная опасность, выявляемая только лабораторно и не имеющая клинических проявлений. Вместе с тем нарушения гемостаза могут быть и более выраженными, вести к локальному внутрисосудистому свертыванию по типу микротромбозов или к диссеминированному внутрисосудистому свертыванию — ДВС-синдрому.
Механизм развития тромботических осложнений эритремии состоит в увеличении массы циркулирующих эритроцитов, замедлении тока крови и повышении ее вязкости. Их развитию способствуют тромбоцитоз и качественные нарушения тромбоцитов. В плазме крови нередко определяются циркулирующие агрегаты тромбоцитов, что бывает следствием не только их количественного увеличения, но и нарушения функциональных свойств тромбоцитов.
Геморрагические осложнения эритремии полностью ликвидируются у больных, леченных кровопусканиями, когда нормализуется показатель гематокрита.
С развитием эритремии нередко наблюдается дефицит железа, устраняющий полнокровие. Клинические проявления дефицита железа — слабость, воспаление языка, снижение сопротивляемости инфекциям, истончение ногтей — чаще наблюдаются у лиц старшего возраста.
Развитию анемической стадии предшествует определенная динамика клинико-геморрагических данных, в частности увеличение селезенки, постепенное уменьшение полнокровия, появление лейкоэритробластической картины периферической крови. В костном мозге постепенно развивается миелофиброз, которому могут сопутствовать смена типа, клеточное разрастание, нарастание патологии сосудов костного мозга и неэффективность кроветворения — исход эритремии во вторичный миелофиброз.
Существуют и другие формы и варианты течения заболевания, при которых с самого начала выявляется увеличение селезенки за счет миелоидного преобразования. Обострения заболевания после лечения цитостатиками протекают преимущественно с полнокровием и увеличением селезенки. Это всегда панцитозные формы заболевания с лейкоэритробластической картиной крови, более тяжелые, чем обычная эритремия.
От эритремии они отличаются ранним и выраженным внекостномозговым распространением, большей трехростковой направленностью роста и ретикулиновым миелофиброзом, а от идиопатического миелофиброза — наличием полнокровия и длительностью миелопролиферации, отсутствием тенденции к быстрому завершению ретикулинового миелофиброза.
Вместе с тем анемия, развивающаяся при эритремии, может иметь различный механизм развития, не всегда связана с прогрессией процесса и во многих случаях с успехом лечится.
Анемия может быть железодефицитной, обусловленной кровотечениями и кровопусканиями; гемодилюционной, связанной с увеличением объема циркулирующей плазмы вследствие увеличения селезенки, гемолитической, вызванной повышением функции селезенки. Наконец, анемия при эритремии может быть следствием неэффективного кроветворения. При исходе эритремии в острый лейкоз или в гипоплазию кроветворения наблюдается анемия, свойственная этим процессам.
Частота исхода эритремии в острый лейкоз составляет 1% у нелеченных и 11-15% у леченных цитостатиками (хлорбутином), чаще развивается острый миелобластный лейкоз и эритромиелоз. Предвестниками острого лейкоза, возникающими иногда за 2-3 года до его диагностики, являются неинфекционная лихорадка, немотивированные лейкопения, тромбо- или панцитопения, иногда дерматиты.
Постэритремический миелофиброз — результат естественной эволюции заболевания. Он наблюдается у каждого больного эритремией, доживающего до этого периода. Поразительно различие его гематологических проявлений и течения — от доброкачественного, с гематологической компенсацией, до злокачественного, с быстрой анемизацией, депрессией грануло- и тромбоцитопоэза, иногда с малопроцентной бластемией. В этих случаях, вероятно, следует предполагать опухолевую прогрессию заболевания, до проявлений которой в форме бластного криза могут пройти месяцы и годы.
Причины
Специфических цитогенетических аномалий при эритремии не найдено.
Количественные дефекты хромосом, структурные аберрации имеют клональный характер и не обнаруживаются в лимфоцитах. У больных, прошедших лечение цитостатиками, они встречаются чаще. По данным авторов, больные с первоначально.
Обнаруженными нарушениями хромосомного набора не предрасположены к более злокачественному течению заболевания.
Хотя морфологических, ферментных и цитогенетических признаков поражения лимфатической системы при эритремии не имеется, функциональное состояние Т-лимфоцитов изменено: обнаружен сниженный ответ на известные митогены и повышение их спонтанной активности.
В эритремической стадии в костном мозге обычно наблюдается полное нарушение структуры ростков с вытеснением жира.
Помимо этого классического варианта, могут наблюдаться изменения еще 3 типов: увеличение эритроидного и мегакариоцитарного ростков, увеличение эритроидного и гранулоцитарного ростков; увеличение преимущественно эритроидного ростка. Запасы железа в костном мозге значительно уменьшены. Плацдарм кроветворения часто расширен, жировой костный мозг может выглядеть красным, кроветворным.
Селезенка переполнена кровью, содержит участки инфарктов различной давности, агрегаты тромбоцитов и нередко начальные, умеренные или значительные признаки миелоидной метаплазии с локализацией в синусах. Фолликулярная структура обычно сохранена.
В печени наряду с полнокровием наблюдаются очаги фиброза, соединение печеночных балок, иногда миелоидная метаплазия с локализацией в синусоидах. В желчном пузыре часто видны очень густая желчь и пигментные камни.
Нередкой находкой являются уратовые камни, пиелонефрит, сморщенные почки, значительная патология их сосудов.
В анемической стадии заболевания наблюдается выраженное миелоидное преобразование селезенки и печени, а также их увеличение. Костный мозг часто фиброзирован. При этом миелоидная ткань может быть и гиперплазированной, и редуцированной, сосуды костного мозга резко увеличены в количестве и структурно изменены. В паренхиматозных органах выявляются дистрофические и склеротические изменения. Нередки проявления тромботического синдрома или геморрагического диатеза.
Функциональное состояние продукции эритроцитов, по данным радиологических исследований, резко усилено: укорочен период полувыведения радиоактивного железа, введенного в вену, усилена его утилизация костным мозгом и ускорен кругооборот.
Средняя продолжительность жизни тромбоцитов часто укорочена, имеется отрицательная связь между их выживаемостью и величиной селезенки.
Лечение
Задача лечения — нормализация количества гемоглобина до 140-150 г/л (85-90 ЕД) и показателя гематокрита (46-47%), поскольку именно при этом риск сосудистых осложнений резко снижается. Кровопускания назначают по 500 мл через день в стационаре и через 2 дня при амбулаторном лечении. Вместо кровопусканий лучше проводить эритроцитаферез. Количество кровопусканий определяется достижением нормальных показателей красной крови.
У больных пожилого возраста, или имеющих сопутствующие заболевания сердечнососудистой системы, или плохо переносящих кровопускания, однократно удаляют не более 350 мл крови, а интервалы между кровопусканиями несколько удлиняют. Для облегчения кровопусканий и профилактики тромботических осложнений накануне и в день процедуры или в течение всего периода кровопусканий, а также 1-2 недель после окончания лечения следует назначать дезагрегантную терапию — ацетилсалициловую кислоту по 0,5-1 г/сут и курантил по 150-200 мг/сут одновременно. Дополнительно непосредственно перед кровопусканием рекомендуется введение 400 мл реополиглюкина.
При противопоказаниях к применению ацетилсалициловой кислоты врач назначает курантил, папаверин или препараты никотиновой кислоты. По окончании лечения состояние больных и картину крови контролируют каждые 6-8 недель.
Показанием к назначению цитостатиков служат эритремия с лейкоцитозом, тромбоцитозом и увеличение селезенки, кожным зудом, висцеральными и сосудистыми осложнениями, тяжелым состоянием больного, а также недостаточная эффективность предшествующего лечения кровопусканиями, необходимость в их частом повторении, плохая переносимость и осложнение как стабильным тромбоцитозом, так и клинически проявляющимся дефицитом железа. В последнем случае на фоне лечения цитостатиками проводится заместительная терапия препаратами железа. Пожилой возраст больных (старше 50 лет), невозможность организовать терапию кровопусканиями расширяют показания к лечению цитостатиками.
Цитостатическая терапия обычно комбинируется с кровопусканиями, назначаемыми до нормализации гематокрита и количества гемоглобина с самого начала цитостатической терапии.
Гематологический контроль за ходом лечения проводят еженедельно, а к концу лечения — каждые 5 дней.
Поддерживающая терапия цитостатиками не рекомендуется из-за малой эффективности и опасности лейкозогенного действия. Предпочтительно своевременное курсовое лечение в полном или сокращенном объеме при склонности к обострениям.
Уратовый диатез является показанием к назначению милурита (аллопуринола) в суточной дозе от 0,3 до 1 г. Препарат уменьшает синтез мочевой кислоты из гипоксантина, содержание которого увеличивается вследствие клеточного гиперкатаболизма. При лечении цитостатиками препарат назначают профилактически в суточной дозе от 200 до 500 мг и более.
Микроциркуляторные расстройства и, в частности, эритромелалгия (приступы внезапных жгучих болей преимущественно в конечностях с местным покраснением и отеком кожи), обусловленные преимущественно агрегационным блоком артериального кровотока на у–овне капилляров и мелких артерий, с успехом лечатся ацетилсалициловой кислотой по 0,31 г в день. Эффективность одного курантила при эритромелалгии значительно ниже.
Нельзя не отметить появившихся в связи с широким применением ацетилсалициловой кислоты желудочно-кишечных кровотечений, в том числе длительных и представляющих реальную опасность. Возможны длительные носовые и десневые кровотечения.
Это осложнение лечения вызвано как нераспознанными язвенными поражениями желудочно-кишечного тракта, свойственными эритремии и протекавшими бессимптомно, так и исходной функциональной дефектностью тромбоцитов, усугубляемой ацетилсалициловой кислотой.
Острые тромбозы сосудов — показание к назначению не только дезагрегантов тромбоцитов, но и гепарина, переливаний свежезамороженной плазмы.
При лечении в анемической фазе учитывают механизм развития анемии, тромбоцитопении и других симптомов. При анемии, вызванной дефицитом железа или фолиевой кислоты, назначается соответствующая заместитель?
Предыдущая статьяСледующая статья
Код МКБ-10-CM L53.8 — Другие уточненные эритематозные состояния
Платежный код версии 2021 года
Действительно для подачи
L53.8 — это оплачиваемый код , используемый для определения медицинского диагноза других указанных эритематозных состояний. Код действителен в 2021 финансовом году для отправки транзакций, покрытых HIPAA.Код L53.8 в МКБ-10-CM может также использоваться для обозначения состояний или терминов, таких как акральная эритема, острый генерализованный экзантематозный пустулез, кольцевидная эритема, диффузная воспалительная эритема, лекарственная эритродермия, dyschromicum perstans эритема и т. Д.
| МКБ-10: | L53.8 |
| Краткое описание: | Другие уточненные эритематозные состояния |
| Длинное описание: | Другие уточненные эритематозные состояния |
Индекс болезней и травм
Указатель болезней и травм — это алфавитный перечень медицинских терминов, каждый из которых соответствует одному или нескольким кодам МКБ-10.Следующие ссылки для кода L53.8 находятся в указателе:
Синонимы
Следующие клинические термины являются приблизительными синонимами или непрофессиональными терминами, которые могут использоваться для определения правильного кода диагноза:
- Акральная эритема
- Острый генерализованный экзантематозный пустулез
- Кольцевидная эритема
- Диффузная воспалительная эритема
- Медикаментозная эритродермия
- Erythema dyschromicum perstans
- Erythema dyschromicum perstans
- Erythema dyschromicum perstans
- Erythema fugtheumma46 946 Erythema fugtheumma46 Скарлатиниформная эритема
- Простая эритема
- Крапивная эритема
- Везикулезная эритема
- Эритродермия, вызванная ванкомицином
- Фолликулярный эритромеланоз лица И / ИЛИ шея
- Экзантематозное поражение ладоней
- Экзантематозное поражение ладоней
- Экзантематозное заболевание ладонной мышцы
- Общая псантематозная болезнь 46 эритема
- Некролитическая мигрирующая эритема
- Ладонная эритема
- Розеолярная эритема
- Стрептококковая токсин-опосредованная эритема промежности
Диагностическая связь г Группы
Код МКБ-10 L53.8 сгруппирован в следующие группы для версии MS-DRG V38.0 Что такое группы, связанные с диагностикой?
Диагностические связанные группы (DRG) — это схема классификации пациентов, которая обеспечивает средства соотнесения типов пациентов, которых лечит больница. В DRG все возможные основные диагнозы делятся на взаимоисключающие основные диагностические области, которые называются основными диагностическими категориями (MDC). применимо с 01.10.2020 по 30.09.2021.
- 606 — МАЛЫЕ ЗАБОЛЕВАНИЯ КОЖИ С МКК
- 607 — МАЛЫЕ ЗАБОЛЕВАНИЯ КОЖИ БЕЗ МКК
Конвертировать L53.8 по МКБ-9
- 695,89 — Эритематозный конденсационный сосуд NEC (приблизительный флаг)
Код классификации
- Заболевания кожи и подкожной клетчатки (L00 – L99)
- Крапивница и эритема (L49-L54)
- Другие эритематозные состояния (L53)
История кодов
- FY 2016 — Новый Кодекс, вступает в силу с 01.10.2015 по 30.09.2016
(Первый год ICD-10-CM внедрен в кодовый набор HIPAA) - FY 2017 — Без изменений, вступает в силу с 01.10 / 2016 — 30.09.2017
- FY 2018 — Без изменений, вступает в силу с 01.10.2017 по 30.09.2018
- FY 2019 — Без изменений, действует с 01.10.2018 по 30.09.2019
- FY 2020 — Без изменений, действует с 01.10.2019 по 30.09.2020
Инструменты
▷ Код ICD10 для многоформной эритемы и код ICD9
Världskarta över Erythema multiforme Mer info
Переключить навигацию
Многоформная эритема
- Подол
- Карта
- Форум
- Statistik
- Berättelser
- Råd
- Карты болезней
- Stäng
- Gör undersökningen
- Вход в систему
св
- Английский
- Español
- Итальяно
- Português
- Deutsch
- Чештина
- Польский
- Français
Открытое стоматологическое программное обеспечение — коды ICD-10
Коды диагностики
могут быть отправлены с кодами процедур (например,грамм. по медицинскому страхованию). Если вам необходимо прикрепить диагностические коды ICD-10 к процедурам, сначала загрузите систему кодов, а затем назначьте код.
Коды диагностики
также могут использоваться для EHR.
1 октября 2015 г .: коды ICD-10 необходимы для транзакций, покрытых HIPAA. См. CMS.gov ICD-10.
- Коды МКБ-10 — это обновленная версия кодов МКБ-9. Текущая загрузка МКБ-10 рассчитана на 2020 год.
- При обновлении до кодов МКБ-10 сначала загрузите систему кодов МКБ-10, затем измените настройки по умолчанию, чтобы использовать коды МКБ-10 (вместо МКБ-9).Система кодов для уже созданных процедур (запланированное или завершенное лечение) не изменится.
- ADA.org ICD-10 FAQ.
Загрузка кодов
Загрузка диагностических кодов ICD не является обязательной.
- При возникновении проблем необходимо загрузить коды, а затем выбрать их из списка для выбора.
- Для процедур коды могут быть введены вручную или загружены, а затем выбраны из списка выбора.
Загрузите или обновите системы кодов ICD с помощью программы Code System Importer.Вы можете открыть средство импорта через главное меню, «Настройка», «Диаграмма», «Электронная запись», «Импортер кодовой системы» или в окне ICD9 / 10 нажмите «Импорт». Выделите кодовую систему (например, ICD10CM), затем нажмите Загрузить обновления.
Система кодов МКБ по умолчанию
Установить параметры системы кодирования диагностики по умолчанию в настройках модуля диаграммы:
- Установите систему кодов по умолчанию в разделе «Использовать диагностические коды ICD-10» (снимите флажок для ICD-9) .
- Установите конкретный диагностический код по умолчанию для новых процедур.Этот код будет отображаться как первый диагностический код на вкладке «Процедура — медицинское обслуживание».
Установите систему кодов для конкретной процедуры на вкладке «Информация о процедуре — Медицина», установив или сняв отметку. Использовать диагностические коды ICD-10 (снимите отметку для ICD-9) . Метки полей для кодов диагностики изменятся в соответствии с настройкой.
Присвоение кодов
Для проблем: прикрепите коды в окне редактирования определения проблем. Нажмите кнопку списка выбора […], чтобы выбрать.
Для процедур: добавьте коды на вкладке «Процедуры — Медицина».Введите код (коды) вручную или нажмите кнопку списка выбора […] рядом с диагностическим кодом 1, 2, 3, 4.
При выборе из списка выбора сначала список будет пустым. Введите первые несколько символов описания или кода, затем нажмите «Поиск». Чтобы просмотреть все коды диагностики, оставьте поле кода и описание пустыми, а затем нажмите «Поиск».
Дважды щелкните код, чтобы выбрать его и закрыть окно.
Коды МКБ-10 для семейства катаракт
Авторы: Сью Вичрилли, COT, OCS, директор Академии по кодированию и возмещению, Дженни Эдгар, CPC, CPCO, OCS, специалист по кодированию Академии, и Раджив Ратод, доктор медицины, MBA
Скачать PDF
Сколько существует различных типов катаракты? Согласно МКБ-10-КМ, их около 70 — от возрастных до зонулярных катаракт.
Латеральность отчетов. Для некоторых кодов вы включаете число, обозначающее латеральность: 1 для правого глаза, 2 для левого глаза и 3 для обоих глаз. Для большинства кодов, требующих латеральности, вы указываете это число как шестой символ (например, h31.22- Дегенерация цилиарного тела), но есть некоторые коды, где он появляется как пятый символ (например, h36.3-, Drug катаракта ). А для других кодов вы вообще не сообщаете о латеральности.
Где найти коды катаракты
В табличном списке МКБ-10 проверьте коды катаракты в следующих главах.
- Глава 7 Глаз и придатки глаза. Наиболее часто используемые диагнозы см. В разделе «Заболевания хрусталика» (h35h38). (Таблицу преобразования наиболее распространенных кодов катаракты в МКБ-9 / МКБ-10 см. В веб-приложении ниже.)
- Глава 4 Эндокринные болезни, болезни питания и нарушения обмена веществ. Примеры включают E10.36 диабет типа 1 с диабетической катарактой, E11.36 диабет типа 2 с диабетической катарактой, E20.9 гипопаратиреоз неуточненный, E46 неуточненное белково-калорийное недоедание, E34.9 Эндокринное заболевание неуточненное, E74.21 Галактоземия, и E88.9 Нарушение обмена веществ неуточненное.
- Глава 17 Врожденные аномалии, деформации и хромосомные аномалии. Пример: Q12.0- представляет переднюю и заднюю осевую эмбриональную, пирамидальную, синюю, центральную, лазурную, врожденную, коралловидную, коронарную и кристаллическую катаракту.
- Глава 6 Заболевания нервной системы. Пример: G71.19 Другие уточненные миотонические расстройства.
Комплексная хирургия катаракты — 66982
При отправке кода CPT 66982 для определения местного покрытия (ЖКД) требуется больше, чем для традиционных кодов диагностики катаракты. Чтобы указать, почему операция квалифицируется как сложная, вы также должны сообщить один из следующих кодов:
х31.221 Дегенерация цилиарного тела правого глаза
х31.222 Дегенерация цилиарного тела левого глаза
h31.261 Атрофия радужки (существенная) (прогрессирующая), правый глаз
h31.262 Атрофия радужки (существенная) (прогрессирующая), левый глаз
h31.271 Миотическая зрачковая киста правого глаза
h31.272 Миотическая зрачковая киста левого глаза
h31.29 Другая атрофия радужки
х31.531 Иридодиализ, правый глаз
h31.532 Иридодиализ, левый глаз
h31.561 Зрачковая аномалия, правый глаз
h31.562 Зрачковая аномалия, левый глаз
h31.81 Синдром гибкой радужки
х31.89 Другие уточненные болезни радужной оболочки и цилиарного тела
х31.9 Поражение радужки и цилиарного тела неуточненное
h32 Поражения радужной оболочки и цилиарного тела при болезнях, классифицированных в других рубриках
H57.00 Неуточненная аномалия функции зрачков
H57.01 Зрачок Аргайл Робертсон, атипичный
H57.02 Анизокория
H57.03 Миоз
H57.04 Мидриаз
H57.051 Тонизирующий зрачок правого глаза
H57.052 Тонический зрачок, левый глаз
H57.09 Другие аномалии функции зрачка
H57.9 Поражение глаза и придаточного аппарата неуточненное
Q13.1 Отсутствие радужки
Q13.9 Врожденная аномалия переднего отрезка глаза неуточненная
YAG Капсулотомия — 66821
При подаче кода CPT 66821 вы можете использовать эти коды для обозначения медицинской необходимости:
h36.491 Другая вторичная катаракта правого глаза
h36.492 Другая вторичная катаракта, левый глаз
х36.493 Другая вторичная катаракта двусторонняя
Многоформная эритема — типы, симптомы, причины, диагностика и лечение
Многоформная эритема (МЭ) — распространенное кожное заболевание, которое приводит к появлению красных кольцевидных очагов на различных участках тела.Получите подробную информацию о расстройстве, включая его причины, симптомы, диагноз и варианты лечения.
Что такое мультиформная эритема?
Это состояние кожи, которое рассматривается как аллергическая реакция, возникающая в ответ на некоторые заболевания, инфекции или лекарства.
Многоформная эритема Синонимы
Это кожное заболевание также известно под другими названиями, такими как:
- Синдром Лайелла
- Синдром Стивенса-Джонсона
- Малая многоформная эритема
- Многоформная многоформная эритема Код
Многоформная эритема Многоформная эритема
Код этого заболевания по МКБ9 — 695.1.
Многоформная эритема История болезни
Заболевание было впервые описано Фердинандом фон Гебра в 1860 году. Фердинанд описал это тяжелое, самоограничивающееся заболевание, которое характеризуется красными кожными поражениями, которые появляются в виде папул. Однако не намного позже, в 1922 году, более тяжелый вариант ЭМ был описан Джонсоном и Стивенсом, которые сообщили о нем как:
- Диссеминированная кожная сыпь
- Тяжелый конъюнктивит
- Фебрильный эрозивный стоматит
В 1950 году термины «Большая многоформная эритема» и «Малая многоформная эритема» были придуманы Томасом для описания этого кожного заболевания.
Многоформная эритема Заболеваемость
Точная распространенность этого заболевания неизвестна. Однако предполагается, что это заболевание составляет не менее 1% всех дерматологических амбулаторных посещений. Примерно от 0,8 до 6% всех случаев ЭМ происходит только в Соединенных Штатах на 1 миллион человек. Заболевание встречается у мужчин в 2-3 раза чаще, чем у женщин. Установлено, что в случаях основного ЭМ, возникающего из-за употребления наркотиков, состояние одинаково влияет на мужчин и женщин.
Хотя люди всех возрастов одинаково восприимчивы к этому заболеванию, люди в возрасте от 20 до 40 лет подвергаются большему риску заболеть ЭМ.Заболевание редко возникает у людей старше 50 лет.
Многоформная эритема Типы
Состояние подразделяется на три типа:
Major EM
Состояние также называется синдромом Стивенса-Джонсона (SJS). Это редкая, но смертельная форма ЭМ, которая обычно приводит к появлению болезненных волдырей в середине целевых поражений. Сыпь имеет красный цвет и имеет тенденцию к развитию на различных участках тела, например, на глазах, внутри рта, на туловище и над гениталиями.Сыпь часто встречается на влажных участках тела, таких как глаза и губы. В некоторых случаях поражаются и внутренние органы. Заболевание часто возникает после появления симптомов кашля, лихорадки, боли в горле и недомогания в течение 1-2 недель.
В 5-15% случаев ЭМ состояние может привести к смерти пораженных людей. Однако современные лечебные процедуры снизили количество смертей, связанных с этим заболеванием.
Незначительный EM
Он менее тяжелый по своей природе и составляет 80% всех случаев EM.В таком виде высыпания возникают в течение нескольких дней. Однако у некоторых пациентов во время одной вспышки может появиться несколько высыпаний. Больные могут испытывать легкий зуд и / или жжение в пораженных областях. Сыпь, развивающаяся при этой форме, обычно наиболее сильна на тыльной стороне рук и ног. Узелки обычно имеют округлую форму и напоминают кольца на ладонях.
В острых случаях некоторые из этих волдырей могут появиться на коже, а также на губах пораженных людей.Сыпь сохраняется в течение 1-2 недель, а затем проходит, оставляя на своем месте только коричневое пятно.
Токсический эпидермальный некролиз
Он также известен как TENS и представляет собой потенциально смертельное заболевание, характеризующееся некрозом, широко распространенной эритемой, буллезной отслойкой
Многоформная эритема Симптомы
Симптомы этого состояния кожи могут варьироваться от умеренной до тяжелой по интенсивности. Расстройство в основном характеризуется развитием более чем одного кожного поражения, которое может появиться быстро и также может через некоторое время возобновиться после разрешения.Поражения могут выглядеть как пятна, папулы, узелки или крапивница.
Поражения обычно имеют круглую форму с красной серединой с бледным кольцом по краю. Он также окружен внешним кольцом темно-красного цвета. На ранних стадиях они выглядят как маленькие красные пятна и возникают на коже рук и ног. На более поздних стадиях они распространяются на лицо, руки и ноги и могут даже превратиться в волдыри. Сыпь возникает одинаково с обеих сторон тела и проходит через 1-6 недель.
Папулы обычно возникают вместе с болями в суставах, кожным зудом, недомоганием и лихорадкой.
Некоторые другие симптомы, связанные с этим состоянием, включают:
- Язвы во рту
- Боль в глазах
- Проблемы со зрением
- Налитые кровью глаза
- Сухие глаза
- Жжение в глазах, зуд и выделения
Многоформная эритема Причины
Как вышесказанное, ЭМ обычно возникает как реакция на инфекцию или как аллергическую реакцию на некоторые лекарства.EM minor обычно развивается из-за инфекции вирусом простого герпеса, который является возбудителем герпеса. ЭМ-мажор вызывается такими препаратами, как:
- Ампициллин
- Амоксициллин
- Противосудорожные препараты
- Нестероидные противовоспалительные препараты (НПВП)
- Сульфаниламиды
- Тетрациклины
Люди, в анамнезе которых были лучевая терапия или кокаин страдают от мажора EM. Состояние также может возникать у людей, страдающих микоплазменной инфекцией (бактериальная инфекция легких).
Однако истинная причина заболевания часто остается неизвестной.
Многоформная эритема Диагностика
Врачи диагностируют болезнь, спрашивая пациентов об их истории болезни и симптомах. Пациентов можно направить к дерматологу, который специализируется на лечении кожных заболеваний. Осмотр кожи и анализ истории болезни обычно достаточно для разрешения большинства случаев ЭМ.
Диагностика заболевания обычно проста, если присутствуют целевые поражения.Если кожные поражения необычны по своей природе, может быть сделана биопсия кожи, а образец кожи исследован и проанализирован под микроскопом.
Медицинские тесты, используемые для выявления этого состояния, могут включать:
- Признак Никольского
- Полный анализ крови (ОАК)
- Биопсия кожного поражения с иммунофлуоресцентным исследованием
- Культура кожи (экспресс-тест)
- Микроскопическое исследование ткани
Лечение мультиформной эритемы
Состояние обычно проходит само по себе и не требует лечения.Медицинское лечение обычно необходимо, когда состояние тяжелое или вызывает у больных симптомы сильного дискомфорта. В таких случаях лечение ЭМ включает устранение симптомов и устранение основной причины. У пациентов с большим ЭМ лечение также включает предотвращение инфицирования очагов поражения.
Людей с вторичными инфекциями, вызванными ЭМ, можно успешно лечить антибиотиками. Применение системных кортикостероидов вызывает споры.Однако применение местных кортикостероидов может принести определенную пользу.
Если сыпь появляется из-за реакций, возникающих в результате использования некоторых лекарств, следует прекратить прием этих лекарств и назначить их заменители. Пациенты с мокнущими поражениями могут почувствовать облегчение при наложении влажных компрессов на пораженный участок. В тяжелых случаях может помочь использование седативных и обезболивающих (обезболивающих) лекарств.
Лечение симптомов включает в себя влажные компрессы на пораженные участки и нанесение:
- Стероидные кремы или антигистаминные препараты местного действия для снятия зуда и дискомфорта
- Ацетаминофен для снижения температуры и боли
- Пероральные антигистаминные препараты для контроля зуда
Специфического лечения этого заболевания не существует.Если вспышка возникла из-за инфекции вируса простого герпеса, могут потребоваться противовирусные препараты. Такие лекарства можно вводить, чтобы избежать рецидива, поскольку они не оказываются достаточно эффективными для лечения уже имеющихся поражений. Противовирусные препараты обычно полезны для тех, кто страдает частыми эпизодами ЭМ.
Острые случаи ЭМ могут потребовать лечения пероральными стероидами. В случае обширных поражений, носящих летальный характер, необходима госпитализация.
В тяжелых случаях заболевания пациентам может потребоваться отпуск для лечения.После выздоровления пациенты не нуждаются в специальных приспособлениях или ограничениях в работе.
Профилактика мультиформной эритемы
Профилактика ЭМ включает понимание ее фактической причины или триггерного фактора. Избегание инфекции или лекарств, которые могут вызвать это заболевание кожи, поможет предотвратить его повторение. Если вирус простого герпеса действует как пусковой фактор, врачи могут прописать ежедневный пероральный противовирусный препарат для предотвращения рецидива ЭМ.
Факторы риска мультиформной эритемы
Термин «фактор риска» относится к любой инфекции, лекарству, предмету или состоянию окружающей среды, которые увеличивают риск заболевания.Воздействие любого из известных причинных факторов ЭМ повышает риск заражения. Заболевание чаще встречается у:
- Люди с историей генитального герпеса или герпеса
- Мужчины
- ВИЧ-положительные люди
- Дети и молодые люди
- Лица с историей болезни
Риск заболеть болезнь также обостряется из-за использования пенициллинов, фенитоина, барбитуратов и сульфаниламидов, которые также повышают восприимчивость к этому состоянию.
Многоформная эритема и лекарства
Лекарства, повышающие риск возникновения ЭМ, включают:
Антибиотики
К ним относятся сульфаниламиды, включая цефалоспорины, фторхинолоны, ко-тримоксазол, пенициллин и ванкомицин.
Нестероидные противовоспалительные препараты (НПВП)
К ним относятся такие лекарства, как пироксикам, кетопрофен, напроксен, фенбуфен, ибупрофен, сулиндак, теноксикам и диклофенак.
Противотуберкулезные препараты
К ним относятся изониазид, рифампицин, этамбутол и пиразинамид.
Противосудорожные препараты
В их состав входят такие лекарства, как барбитураты, фенитоин, вальпроат, карбамазепин и ламотриджин.
Противогрибковые средства
Они включают нистатин, флуконазол и гризеофульвин.
Антидепрессанты
К ним относятся сертралин и ламотриджин.
Другие препараты, которые чаще всего связаны с этим состоянием, включают:
- Аллопуринол
- Акарбоза
- Кортикостероиды
- Циметидин
- Клофибрат
- Гидралазин
- Ламотриджин
- Метотрексид 47
- Нитрексат
- Метотрексат
- Невирапин
- Эстроген
- Прогестерон
- Пантопразол
- Сертралин
- Трамадол
- Тиоурацил
- Верапамил
Многоформная эритема Осложнения
Потеря тела
46 Возможные осложнения этого заболевания
46:
Кожная инфекция
Целлюлит Сепсис Распространенная инфекция тела Постоянное повреждение и рубцевание кожи Эпизодическое развитие поражений на внутренних органах, вызывающих воспаление h eart, long, печень и почки Состояние может также привести к разрушению и другим изменениям в пораженных тканях тела.Хотя это редко опасно для жизни, состояние может ухудшиться до:
- Менингит
- Слепота
- Некротический трахеобронхит
- Поражение почек (некроз почечных канальцев)
Поражения, которые развиваются на внутренних органах, могут вызывать миокардит, нефрит, гепатит или пневмонит. Больным людям может быть трудно есть из-за еды из-за отека рта (стоматит), а также отека и растрескивания губ (хейлит). Могут возникнуть проблемы с мочеиспусканием из-за воспаления вульвы (вульвит) или головки полового члена (баланит).Некоторые пациенты могут также страдать от серьезных проблем с глазами, таких как отек конъюнктивы (конъюнктивит), что может привести к изъязвлению и воспалению роговицы (кератит).
Многоформная эритема Прогноз
Умеренные формы этого заболевания, такие как незначительная ЭМ, обычно проходят в течение 2-6 недель. Однако они могут повториться позже. Лечение более острых форм может быть затруднено. Уровень смертности довольно высок в случаях токсического эпидермального некролиза и синдрома Стивенса-Джонсона.
Фотографии мультиформной эритемы
Взгляните на эти изображения, чтобы узнать о внешнем виде людей, страдающих этим заболеванием.
Изображение 1 — Многоформная эритема
Изображение 2 — Многоформная эритема Изображение
Если вы страдаете от симптомов EM, позвоните 911 или обратитесь к местному медицинскому работнику. При поражении большой части тела может потребоваться срочная медицинская помощь.Это следует рассматривать как чрезвычайную ситуацию и немедленно лечить. Своевременное лечение поможет вам избавиться от потенциально опасных для жизни симптомов ЭМ и выздороветь в кратчайшие сроки.
Ссылки :
http://www.nlm.nih.gov/medlineplus/ency/article/000851.htm
http://pediatrics.med.nyu.edu/rheumatology/conditions-we-treat / conditions / erythema-multiforme
http://emedicine.medscape.com/article/229698-overview
http: // www.mdguidelines.com/erythema-multiforme
Trithemius Cipher — декодер, кодировщик, решатель, переводчик
Поиск инструмента
Шифр Тритемия
Инструмент для расшифровки / шифрования Trithemius. Шифр Trithemius — это метод полиалфавитного шифрования, изобретенный немецким аббатом Trithemius. Этот код представляет собой последовательность сдвигов от 0 до N сдвигов в алфавите.
Результаты
Шифр Тритемия — dCode
Тег (и): Полиалфавитный шифр
Поделиться
dCode и другие
dCode является бесплатным, а его инструменты являются ценным подспорьем в играх, математике, геокешинге, головоломках и задачах, которые нужно решать каждый день!
Предложение? обратная связь? Жук ? идея ? Запись в dCode !
Декодер Trithemius
Кодировщик Тритемия
Инструмент для расшифровки / шифрования Trithemius.Шифр Trithemius — это метод полиалфавитного шифрования, изобретенный немецким аббатом Trithemius. Этот код представляет собой последовательность сдвигов от 0 до N сдвигов в алфавите.
Ответы на вопросы
Как зашифровать с помощью шифра Тритемия?
При шифровании используются последовательные сдвиги (положительные и возрастающие, т.е. вправо) в алфавите от 0 до N, где N — длина текста.
Пример: Чтобы закодировать DCODE, сдвиньте D из 0 и получите D, сдвиньте C на 1 и получите D, сдвиньте O на 2 и получите Q, сдвиньте D на 3 и получите G, сдвиньте E на 4 и получите I.Кодированное сообщение — DDQGI.
С классическим алфавитом ABCDEFGHIJKLMNOPQRSTUVWXYZ, шифр Trithemius эквивалентен шифру Виженера с ABCDEFGHIJKLMNOPQRSTUVWXYZ или эквивалентен шифру Цезаря с каждой буквой, которая увеличивается на 1
с каждым сдвигом на 0.
Как расшифровать шифр Тритемия?
Расшифровка требует последовательного сдвига в другом направлении в алфавите. Отрицательное смещение вправо эквивалентно положительному смещению влево.
Пример: Для декодирования TSKWLJSPCB сдвиньте T на 0 и получите T, сдвиньте S на -1 и получите R, сдвиньте K на -2 и получите I и т. Д. Простое сообщение — TRITHEMIUS .
Какие есть варианты шифра Тритемия?
— Сдвиг может быть восходящим / возрастающим или нисходящим / уменьшающимся.
— По умолчанию смена начинается с 0, но возможно начать ее с 1 или любого другого числа.
— Используемый алфавит может быть ненормальным или полностью персонализированным.
— Можно представить другие типы последовательностей сдвига (см. Шифры сдвига).
Как распознать зашифрованный текст Тритемия?
Когда был изобретен Тритемий?
В эпоху Возрождения, около 1480 года.
Задайте новый вопрос
Исходный код
dCode сохраняет за собой право собственности на исходный код онлайн-инструмента Trithemius Cipher. За исключением явной лицензии с открытым исходным кодом (обозначенной CC / Creative Commons / free), любой алгоритм, апплет или фрагмент (преобразователь, решатель, шифрование / дешифрование, кодирование / декодирование, шифрование / дешифрование, переводчик) или любая функция (преобразование, решение, дешифрование / encrypt, decipher / cipher, decode / encode, translate), написанные на любом информатическом языке (PHP, Java, C #, Python, Javascript, Matlab и т. д.)) доступ к данным, скриптам или API не будет бесплатным, то же самое касается загрузки Trithemius Cipher для автономного использования на ПК, планшете, iPhone или Android!
Нужна помощь?
Пожалуйста, заходите в наше сообщество Discord, чтобы получить помощь!
Вопросы / комментарии
Сводка
Инструменты аналогичные
Поддержка
Форум / Справка
Рекламные объявления
Ключевые слова
тритемий, сдвиг, восходящий, последовательность, цезарь
Ссылки
Источник: https: // www.dcode.fr/trithemius-cipher
© 2020 dCode — Лучший «инструментарий» для решения любых игр / загадок / геокешинга / CTF.
.


 Инфекции более подвержены дети и подростки, это почти 80% всех заболевших. Болезнь чаще диагностируется в период развития сезонных простудных заболеваний.
Инфекции более подвержены дети и подростки, это почти 80% всех заболевших. Болезнь чаще диагностируется в период развития сезонных простудных заболеваний. Возбудитель с током крови распространяется по организму, попадая в кожу, суставы, почки, эндокард, легкие. Распространяясь по лимфатической и кровеносной системе, менингококк выделяет эндотоксин – сильнейший яд. Это приводит к нарушению микроциркуляции крови, вызывая кровоизлияния во внутренние органы и отек мозга. Проникая через физиологический барьер кровеносной и центральной нервной системы, бактерия приводит к кровоизлиянию в головной мозг и его оболочки.
Возбудитель с током крови распространяется по организму, попадая в кожу, суставы, почки, эндокард, легкие. Распространяясь по лимфатической и кровеносной системе, менингококк выделяет эндотоксин – сильнейший яд. Это приводит к нарушению микроциркуляции крови, вызывая кровоизлияния во внутренние органы и отек мозга. Проникая через физиологический барьер кровеносной и центральной нервной системы, бактерия приводит к кровоизлиянию в головной мозг и его оболочки.
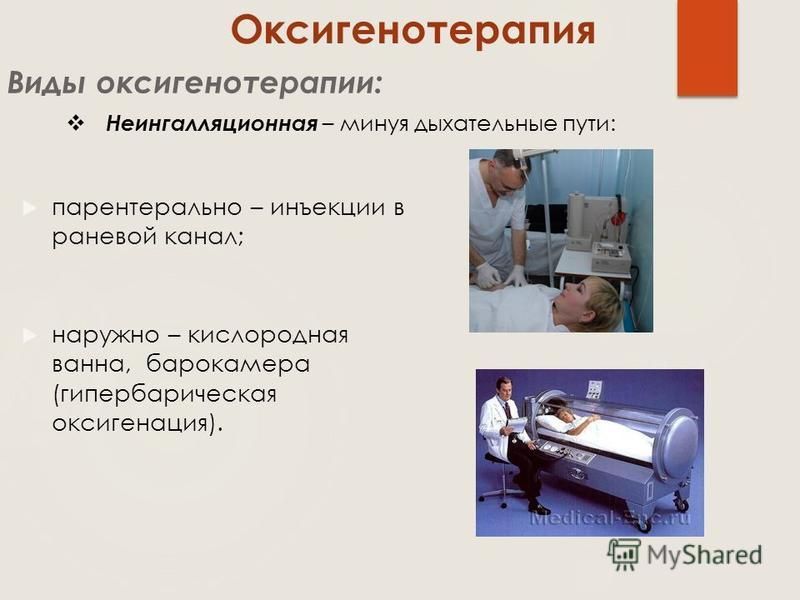 Возможно лечение с применением концентратора кислорода.
Возможно лечение с применением концентратора кислорода.




 При положительных результатах проводятся конференции, семинары, обмен опытом, осуществляется внедрение достижений.
При положительных результатах проводятся конференции, семинары, обмен опытом, осуществляется внедрение достижений. (постоянное обучение на рабочем месте.
(постоянное обучение на рабочем месте. Формирование атмосферы творчества и соревнования путем организации и проведения семинаров, конференций по обмену опытом, круглого стола и др.
Формирование атмосферы творчества и соревнования путем организации и проведения семинаров, конференций по обмену опытом, круглого стола и др.

 Они обеспечивают эффективное планирование повышения качества услуг и его реализацию.
Они обеспечивают эффективное планирование повышения качества услуг и его реализацию.
 Если цель достигнута не полностью, то необходимо обязательно учесть причины возникших неудач.
Если цель достигнута не полностью, то необходимо обязательно учесть причины возникших неудач.
 Таким образом, постановка сестринского диагноза существенно меняет течение сестринского ухода.
Таким образом, постановка сестринского диагноза существенно меняет течение сестринского ухода.




 планирование сестринской помощи;
планирование сестринской помощи;
 персонал
персонал И как итог – гарантия качества оказания помощи и её безопасности.
И как итог – гарантия качества оказания помощи и её безопасности.

 заболевания
заболевания В этом же году сестринский диагноз был включён в Стандарты Сестринской практики, изданные Американской ассоциацией медицинских сестёр (ААМ). В 1982 году была основана Северо-Американская Ассоциация Сестринского Диагноза (СААСД). Своей целью эта ассоциация преследовала «развитие, улучшение, проведение таксономии, терминологии сестринского диагноза для общего употребления профессиональными медицинскими сестрами».
В этом же году сестринский диагноз был включён в Стандарты Сестринской практики, изданные Американской ассоциацией медицинских сестёр (ААМ). В 1982 году была основана Северо-Американская Ассоциация Сестринского Диагноза (СААСД). Своей целью эта ассоциация преследовала «развитие, улучшение, проведение таксономии, терминологии сестринского диагноза для общего употребления профессиональными медицинскими сестрами».

 Среди них: летальность, число осложнений, длительность госпитализации, удовлетворенность больных и др. Предложение Ассоциации послужило стимулом для проведения десятков исследований, где изучалась взаимосвязь характеристик сестринской деятельности (нагрузка на медсестру, квалификация, степень самостоятельности и т.п.) и показателей, характеризующих медицинские результаты (осложнения, летальность, длительность госпитализации). В конце 90-ых было опубликовано довольно много статей, где сообщались результаты этих исследований. Действительно, в каждом из них было выявлено влияние ухода на состояние пациента в больницах скорой помощи (Kovner & Gergen, 1998; Lichtig, Knauf, & Milholland, 1999; Moore, Lynn, McMillan, & Evans 1999).
Среди них: летальность, число осложнений, длительность госпитализации, удовлетворенность больных и др. Предложение Ассоциации послужило стимулом для проведения десятков исследований, где изучалась взаимосвязь характеристик сестринской деятельности (нагрузка на медсестру, квалификация, степень самостоятельности и т.п.) и показателей, характеризующих медицинские результаты (осложнения, летальность, длительность госпитализации). В конце 90-ых было опубликовано довольно много статей, где сообщались результаты этих исследований. Действительно, в каждом из них было выявлено влияние ухода на состояние пациента в больницах скорой помощи (Kovner & Gergen, 1998; Lichtig, Knauf, & Milholland, 1999; Moore, Lynn, McMillan, & Evans 1999). В частности, в рамках этой деятельности практиковалась замена квалифицированных медсестер на мало оплачиваемых младших медсестер. Этот момент был очень удобен для проведения исследований о влиянии качества сестринской службы на медицинские результаты. Сразу несколько исследователей провели изучение влияния такого реинжиниринга на расходы на осуществление ухода за больным и на удовлетворенность пациентов качеством этого ухода. Например, Seago (1999) продемонстрировал, что использование низко оплачиваемых младших медсестер, на самом деле, не привело к экономии средств, а, наоборот, увеличило расходы на уход. Sovie & Jawad (2001) изучили 28 университетских больниц, в которых был проведен реинжиниринг, коснувшийся сестринской службы, и обнаружили отрицательную динамику показателя падений пациентов. По данным их исследований, уменьшилась удовлетворенность пациентов качеством обезболивания.
В частности, в рамках этой деятельности практиковалась замена квалифицированных медсестер на мало оплачиваемых младших медсестер. Этот момент был очень удобен для проведения исследований о влиянии качества сестринской службы на медицинские результаты. Сразу несколько исследователей провели изучение влияния такого реинжиниринга на расходы на осуществление ухода за больным и на удовлетворенность пациентов качеством этого ухода. Например, Seago (1999) продемонстрировал, что использование низко оплачиваемых младших медсестер, на самом деле, не привело к экономии средств, а, наоборот, увеличило расходы на уход. Sovie & Jawad (2001) изучили 28 университетских больниц, в которых был проведен реинжиниринг, коснувшийся сестринской службы, и обнаружили отрицательную динамику показателя падений пациентов. По данным их исследований, уменьшилась удовлетворенность пациентов качеством обезболивания. Это исследование было начато в 1997 году, в расчет брались данные о пяти миллионах пролеченных пациентов (выписанных и умерших) из 799 больниц в 11 государствах (Needleman, Buerhaus, Mattke, Stewart, & Zelevinsky, 2002; США. DHHS, 2001). Результаты исследования доказали сильную связь между загруженностью медсестер и показателями, характеризующими результаты и качество лечения. Изучались распространенность следующих осложнений: инфекций мочевых путей, пневмоний, развития шока, кровотечений из верхних отделов желудочно-кишечного тракта, а также длительность госпитализации. Многофакторный анализ показал, что более высокий уровень укомплектования персоналом для всех типов медсестер был связан с уменьшением частоты неблагоприятных результатов, в пределах от 2 до 25 процентов, в зависимости от выбранного показателя.
Это исследование было начато в 1997 году, в расчет брались данные о пяти миллионах пролеченных пациентов (выписанных и умерших) из 799 больниц в 11 государствах (Needleman, Buerhaus, Mattke, Stewart, & Zelevinsky, 2002; США. DHHS, 2001). Результаты исследования доказали сильную связь между загруженностью медсестер и показателями, характеризующими результаты и качество лечения. Изучались распространенность следующих осложнений: инфекций мочевых путей, пневмоний, развития шока, кровотечений из верхних отделов желудочно-кишечного тракта, а также длительность госпитализации. Многофакторный анализ показал, что более высокий уровень укомплектования персоналом для всех типов медсестер был связан с уменьшением частоты неблагоприятных результатов, в пределах от 2 до 25 процентов, в зависимости от выбранного показателя. активности, при которой реализуются все системы и возможности организма.
активности, при которой реализуются все системы и возможности организма.



 А., Макарова Е.В.
А., Макарова Е.В. Применяя данный подход к больному с ОП, врач должен внимательно оценивать и предвидеть имеющиеся у пациента риски переломов, а также стремиться их снизить.
Применяя данный подход к больному с ОП, врач должен внимательно оценивать и предвидеть имеющиеся у пациента риски переломов, а также стремиться их снизить.
 Известно, что процессы старения в организме проявляются не только снижением минеральной плотности костной ткани (МПКТ), но также уменьшением объема и силы мышц, что приводит к нарушениям базовых двигательных способностей, низкой активности и плохому физическому функционированию. После 30 лет потеря мышечной массы составляет около 3–8% в год и быстро прогрессирует после 60 лет [3].
Известно, что процессы старения в организме проявляются не только снижением минеральной плотности костной ткани (МПКТ), но также уменьшением объема и силы мышц, что приводит к нарушениям базовых двигательных способностей, низкой активности и плохому физическому функционированию. После 30 лет потеря мышечной массы составляет около 3–8% в год и быстро прогрессирует после 60 лет [3].
 Кроме того, мышечная масса тела тесно связана с костной массой и МПКТ [4, 6]. Многими авторами отмечено, что силовые нагрузки, стимулируя работу мышечной ткани, приводят к нагрузке на скелет, ускоряя костный обмен и тем самым обновляя кость, кроме того, динамическая нагрузка оказывает более выраженное влияние на МПКТ, чем статическая нагрузка [7].
Кроме того, мышечная масса тела тесно связана с костной массой и МПКТ [4, 6]. Многими авторами отмечено, что силовые нагрузки, стимулируя работу мышечной ткани, приводят к нагрузке на скелет, ускоряя костный обмен и тем самым обновляя кость, кроме того, динамическая нагрузка оказывает более выраженное влияние на МПКТ, чем статическая нагрузка [7].


 Такие упражнения могут быть хорошей альтернативой для нагрузки на кость и поддержания МПКТ. Используя сопротивление воды, можно создавать силовую нагрузку и оказывать механическое воздействие, необходимое для тренировки мышечного корсета.
Такие упражнения могут быть хорошей альтернативой для нагрузки на кость и поддержания МПКТ. Используя сопротивление воды, можно создавать силовую нагрузку и оказывать механическое воздействие, необходимое для тренировки мышечного корсета.

 Последние могут быть комфортны даже для людей со сниженными резервами организма и значительными физическими ограничениями.
Последние могут быть комфортны даже для людей со сниженными резервами организма и значительными физическими ограничениями.

 Такие ситуации могут представлять опасность для пожилых людей, поэтому при осуществлении реабилитационных мероприятий должна учитываться специфика данной группы больных и назначаться адекватная нагрузка [1, 13].
Такие ситуации могут представлять опасность для пожилых людей, поэтому при осуществлении реабилитационных мероприятий должна учитываться специфика данной группы больных и назначаться адекватная нагрузка [1, 13].
 Причем упражнения, направленные на разгибание позвоночника, не приводили к таким последствиям [29]. В исследовании, в котором оценивали эффективность занятий йогой у пациентов с ОП и остеопенией, были зарегистрированы случаи первичных переломов позвонков у женщин с остеопенией при выполнении асан (упражнений) со сгибанием в позвоночнике [30]. D.T. Gold в 1996 г. провела крупное исследование безопасности физической терапии у женщин с ОП, методика исследования включала комплекс упражнений с вращательными движениями в позвоночнике. По результатам работы среди негативных последствий также были описаны случаи возникновения первичных низкоэнергетических компрессионных переломов тел позвонков [26].
Причем упражнения, направленные на разгибание позвоночника, не приводили к таким последствиям [29]. В исследовании, в котором оценивали эффективность занятий йогой у пациентов с ОП и остеопенией, были зарегистрированы случаи первичных переломов позвонков у женщин с остеопенией при выполнении асан (упражнений) со сгибанием в позвоночнике [30]. D.T. Gold в 1996 г. провела крупное исследование безопасности физической терапии у женщин с ОП, методика исследования включала комплекс упражнений с вращательными движениями в позвоночнике. По результатам работы среди негативных последствий также были описаны случаи возникновения первичных низкоэнергетических компрессионных переломов тел позвонков [26].
 В случае если на протяжении многих лет жизни пациент вел малоподвижный образ жизни и имеет низкую тренированность, следует начинать реабилитационные мероприятия с коротких занятий низкой интенсивности и давать минимальную нагрузку, которую можно повышать по мере адаптации организма. Строго следует избегать упражнений на сгибание и скручивание позвоночника, а также таких игровых видов спорта, как гольф, теннис и боулинг. Кроме того, необходимо исключить подъем тяжестей и любую осевую нагрузку [15].
В случае если на протяжении многих лет жизни пациент вел малоподвижный образ жизни и имеет низкую тренированность, следует начинать реабилитационные мероприятия с коротких занятий низкой интенсивности и давать минимальную нагрузку, которую можно повышать по мере адаптации организма. Строго следует избегать упражнений на сгибание и скручивание позвоночника, а также таких игровых видов спорта, как гольф, теннис и боулинг. Кроме того, необходимо исключить подъем тяжестей и любую осевую нагрузку [15].
 С учетом определенных рисков, которые несет физическая нагрузка, реабилитация (любые протоколы) должна проводиться на фоне получения пациентами с ОП персонально подобранной антиостеопоротической терапии.
С учетом определенных рисков, которые несет физическая нагрузка, реабилитация (любые протоколы) должна проводиться на фоне получения пациентами с ОП персонально подобранной антиостеопоротической терапии.
 Такая ситуация представляет значимую опасность для больных с ОП, которым назначают занятия лечебной физкультурой и тренировки с применением механотерапевтических методик [29].
Такая ситуация представляет значимую опасность для больных с ОП, которым назначают занятия лечебной физкультурой и тренировки с применением механотерапевтических методик [29].
 Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора или компенсация основного заболевания.
Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора или компенсация основного заболевания. Первично аксональными являются большинство токсических полиневропатий, аксональный тип СГБ, НМСН II типа. К первично демиелинизирующим полиневропатиям относятся классический вариант СГБ, ХВДП, парапротеинемические полиневропатии, НМСН I типа.
Первично аксональными являются большинство токсических полиневропатий, аксональный тип СГБ, НМСН II типа. К первично демиелинизирующим полиневропатиям относятся классический вариант СГБ, ХВДП, парапротеинемические полиневропатии, НМСН I типа. Демиелинизирующее поражение нерва клинически проявляется развитием мышечной слабости, ранним выпадением сухожильных рефлексов без развития мышечных атрофий. Наличие атрофий указывает на дополнительный аксональный компонент. Демиелинизация нервов может быть вызвана аутоиммунной агрессией с образованием антител к различным компонентам белка периферического миелина, генетическими нарушениями, воздействием экзотоксинов. Повреждение аксона нерва может быть обусловлено воздействием на нервы экзогенных или эндогенных токсинов, генетическими факторами.
Демиелинизирующее поражение нерва клинически проявляется развитием мышечной слабости, ранним выпадением сухожильных рефлексов без развития мышечных атрофий. Наличие атрофий указывает на дополнительный аксональный компонент. Демиелинизация нервов может быть вызвана аутоиммунной агрессией с образованием антител к различным компонентам белка периферического миелина, генетическими нарушениями, воздействием экзотоксинов. Повреждение аксона нерва может быть обусловлено воздействием на нервы экзогенных или эндогенных токсинов, генетическими факторами. ).
). Для аксональных и наследственных полиневропатий характерно дистальное распределение мышечной слабости (чаще в нижних конечностях), которая более выражена в мышцах-разгибателях, чем в мышцах-сгибателях. При выраженной слабости перонеальной группы мышц развивается степпаж (т. н. «петушиная походка»).
Для аксональных и наследственных полиневропатий характерно дистальное распределение мышечной слабости (чаще в нижних конечностях), которая более выражена в мышцах-разгибателях, чем в мышцах-сгибателях. При выраженной слабости перонеальной группы мышц развивается степпаж (т. н. «петушиная походка»).

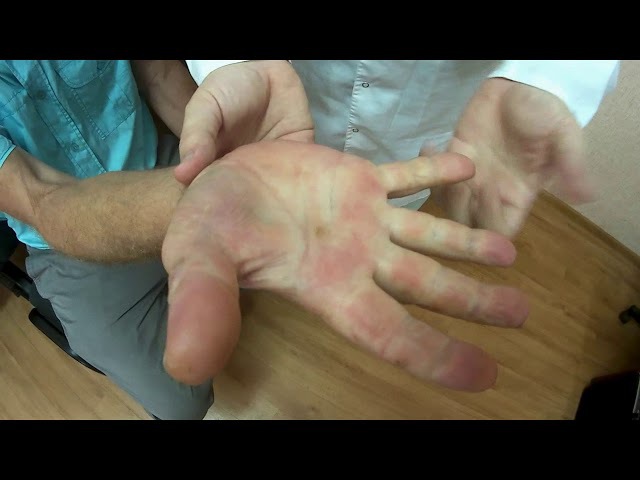 Уремическая полиневропатия возникает, как правило, на фоне хронического заболевания почек (ХПН). При развитии сенсорно-вегетативной полиневропатии, характеризующейся жжением, дизестезиями, на фоне резкого уменьшения массы тела необходимо исключить амилоидную полиневропатию.
Уремическая полиневропатия возникает, как правило, на фоне хронического заболевания почек (ХПН). При развитии сенсорно-вегетативной полиневропатии, характеризующейся жжением, дизестезиями, на фоне резкого уменьшения массы тела необходимо исключить амилоидную полиневропатию. При вегетативных полиневропатиях возможны как явления выпадения, так и раздражение вегетативных нервных волокон. Для вибрационной полиневропатии типичны гипергидроз, нарушения сосудистого тонуса кистей, для диабетической полиневропатии, напротив, сухость кожных покровов, трофические нарушения, вегетативная дисфункция внутренних органов.
При вегетативных полиневропатиях возможны как явления выпадения, так и раздражение вегетативных нервных волокон. Для вибрационной полиневропатии типичны гипергидроз, нарушения сосудистого тонуса кистей, для диабетической полиневропатии, напротив, сухость кожных покровов, трофические нарушения, вегетативная дисфункция внутренних органов.
 Один из важных аспектов немедикаментозного лечения — лечебная физкультура, направленная на поддержание мышечного тонуса и предупреждение контрактур. В случае развития дыхательных нарушений при дифтерийной полиневропатии может потребоваться проведение ИВЛ. Эффективного медикаментозного лечения наследственных полиневропатий не существует. В качестве поддерживающей терапии используют витаминные препараты и нейротрофические средства. Впрочем, эффективность их до конца не доказана.
Один из важных аспектов немедикаментозного лечения — лечебная физкультура, направленная на поддержание мышечного тонуса и предупреждение контрактур. В случае развития дыхательных нарушений при дифтерийной полиневропатии может потребоваться проведение ИВЛ. Эффективного медикаментозного лечения наследственных полиневропатий не существует. В качестве поддерживающей терапии используют витаминные препараты и нейротрофические средства. Впрочем, эффективность их до конца не доказана.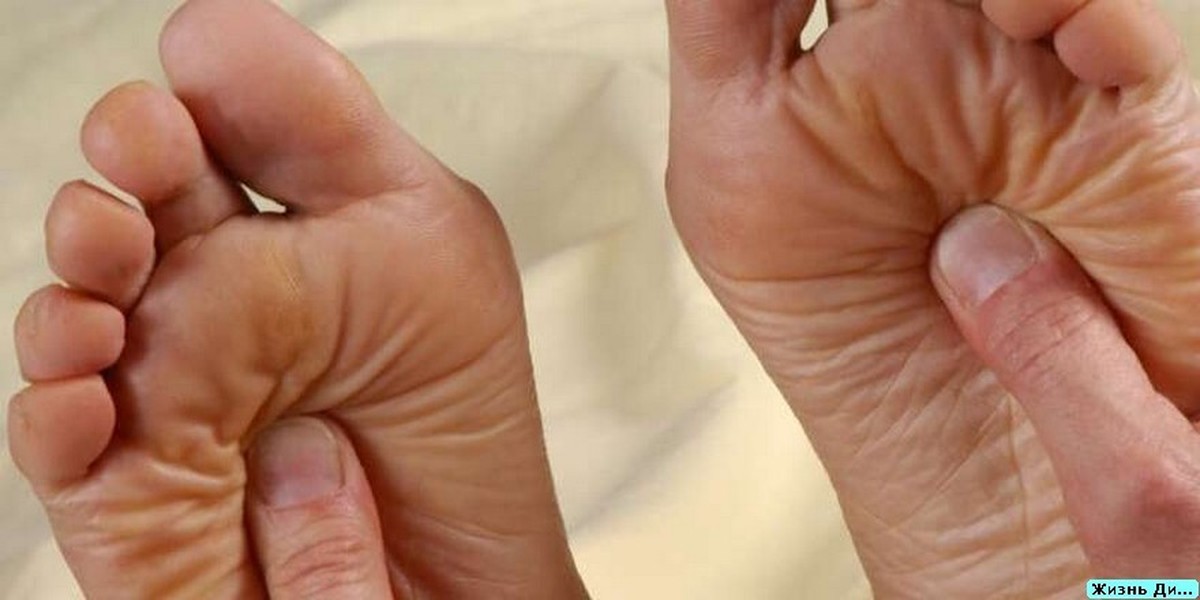

 Поражение нескольких нервов носит название полиневрит.Диагностика неврита осуществляется неврологом в ходе осмотра и проведения специфических функциональных проб. Дополнительно проводится электромиография, электронейрография и исследование ВП. Лечение неврита включает этиотропную терапию (антибиотики, противовирусные, сосудистые препараты), применение противовоспалительных и противоотечных средств, терапию неостигмином, физиопроцедуры, массаж и ЛФК.
Поражение нескольких нервов носит название полиневрит.Диагностика неврита осуществляется неврологом в ходе осмотра и проведения специфических функциональных проб. Дополнительно проводится электромиография, электронейрография и исследование ВП. Лечение неврита включает этиотропную терапию (антибиотики, противовирусные, сосудистые препараты), применение противовоспалительных и противоотечных средств, терапию неостигмином, физиопроцедуры, массаж и ЛФК. Большинство периферических нервов состоит из нервных волокон разного типа: чувствительных, двигательных и вегетативных. Поражение волокон каждого типа дает следующие симптомы, характерные для любого неврита:
Большинство периферических нервов состоит из нервных волокон разного типа: чувствительных, двигательных и вегетативных. Поражение волокон каждого типа дает следующие симптомы, характерные для любого неврита:
 Если неврит развивается в нижней 1/3 плеча или верхней части предплечья, то невозможно разгибание кисти и пальцев, чувствительность страдает только на тыльной стороне кисти.
Если неврит развивается в нижней 1/3 плеча или верхней части предплечья, то невозможно разгибание кисти и пальцев, чувствительность страдает только на тыльной стороне кисти. Нарушается чувствительность на половине ладони, соответствующей I-III пальцам, на ладонной поверхности I-III и половине IV пальцев, на тыльной поверхности конечных фаланг II-IV пальцев. Пациент не может повернуть руку ладонью вниз, согнуть кисть в лучезапястном суставе, согнуть I-III пальцы. При неврите срединного нерва ярко выражена мышечная атрофия возвышения большого пальца, сам палец становится в одну плоскость с остальными пальцами кисти и кисть становится похожа на «обезьянью лапу».
Нарушается чувствительность на половине ладони, соответствующей I-III пальцам, на ладонной поверхности I-III и половине IV пальцев, на тыльной поверхности конечных фаланг II-IV пальцев. Пациент не может повернуть руку ладонью вниз, согнуть кисть в лучезапястном суставе, согнуть I-III пальцы. При неврите срединного нерва ярко выражена мышечная атрофия возвышения большого пальца, сам палец становится в одну плоскость с остальными пальцами кисти и кисть становится похожа на «обезьянью лапу». Отмечается слабость противопоставления большого пальца и возникновение парестезий при постукивании в области запястного канала. Характерен признак Фалена — усиление парестезий при двухминутном сгибании кисти.
Отмечается слабость противопоставления большого пальца и возникновение парестезий при постукивании в области запястного канала. Характерен признак Фалена — усиление парестезий при двухминутном сгибании кисти. Для неврита седалищного нерва характерны симптомы натяжения нерва: возникновение или усиление боли при растяжении нерва во время подъема прямой ноги в положении лежа на спине (симптом Ласега) или при приседании. Отмечается болезненность в точке выхода седалищного нерва на ягодице.
Для неврита седалищного нерва характерны симптомы натяжения нерва: возникновение или усиление боли при растяжении нерва во время подъема прямой ноги в положении лежа на спине (симптом Ласега) или при приседании. Отмечается болезненность в точке выхода седалищного нерва на ягодице.

 Применяют противовоспалительные средства (индометацин, ибупрофен, диклофенак), анальгетики, витамины группы В и проводят противоотечную терапию (фуросемид, ацетазоламид). В конце второй недели к лечению подключают антихолинэстеразные препараты (неостигмин) и биогенные стимуляторы (алоэ, гиалуронидаза).
Применяют противовоспалительные средства (индометацин, ибупрофен, диклофенак), анальгетики, витамины группы В и проводят противоотечную терапию (фуросемид, ацетазоламид). В конце второй недели к лечению подключают антихолинэстеразные препараты (неостигмин) и биогенные стимуляторы (алоэ, гиалуронидаза). При отсутствии признаков восстановления нерва или появлении признаков его перерождения также показано оперативное лечение, которое заключается в сшивании нерва, в некоторых случаях может потребоваться пластика нерва.
При отсутствии признаков восстановления нерва или появлении признаков его перерождения также показано оперативное лечение, которое заключается в сшивании нерва, в некоторых случаях может потребоваться пластика нерва.