возбудитель, симптомы, лечение, профилактика. Фото
ГЛПС (геморрагическая лихорадка с почечным синдромом) или мышиная лихорадка: возбудитель, симптомы, лечение, профилактика. Фото
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — это острая вирусная зоонозная инфекция, имеющая природно-очаговый характер, протекающая с выраженной интоксикацией, поражением эндотелия мелких сосудов, развитием геморрагического синдрома и поражением почек. Болезнь имеет множество названий: корейская, дальневосточная, маньчжурская, уральская, закарпатская, ярославская и тульская геморрагические лихорадки, геморрагический нефрозонефрит, скандинавская эпидемическая нефропатия, болезнь Чурилова, мышиная лихорадка.
Заболевание впервые описали во время эпидемической вспышки в Карибском регионе в 1647 — 1648 годах. В последующем в странах Африки, Америки и Европы неоднократно регистрировались тяжелые эпидемии с высокой летальностью. Во время строительства Панамского канала за период вспышки инфекции погибло более 10 тыс. человек, более 1 500 больных — в Америке в 1950-е годы, более 200 тыс человек заболело и более 30 тыс. погибло в Эфиопии в 1960-е годы.
Вирусную природу геморрагической лихорадки доказал русский ученый А. С. Смородинцев в 1940 году. В 1954 году М. П. Чумаков предложить назвать инфекцию «геморрагическая лихорадка с почечным синдромом» и в 1982 году рекомендовал ВОЗ ликвидировать многочисленные синонимы, использующиеся в качестве названия в многочисленных странах. Вирус впервые выделен в 1976 году из тканей грызуна южно-корейским ученым Н. W. Lee.
Носителями возбудителей в природе являются дикие лесные мышевидные грызуны: в Европе — красная и рыжая полевки, на Дальнем Востоке — маньчжурские полевые мыши. Заражение человека осуществляется воздушно-пылевым, контактным и алиментарным путями. От человека к человеку возбудители не передаются. Фактором передачи инфекции является моча и фекалии инфицированных животных.
В настоящее время геморрагическая лихорадка имеет широкое распространение в Евразии. В России заболевание находится на первом месте среди природноочаговых инфекций, 95% из которых регистрируются в европейской ее части. В Среднем Поволжье и Приуралье находятся наиболее активные очаги. Ежегодно регистрируется около 5 — 6 тысяч заболевших. Их численность растет с каждым годом.
Актуальность проблемы ГЛПС определяется следующими факторами:
- Постоянный рост заболеваемости.
- Расширение ареалов природных очагов.
- Трудность выявления.
- Более частое формирование тяжелых форм.
- Высокая летальность (5 — 20%).
- Высокая частота остаточных явлений.
- Сложность проведения профилактических мероприятий.
- Большие экономические потери в связи с длительными сроками временной нетрудоспособности.


Рис. 1. Мышевидные грызуны являются резервуаром и источником хантавирусов — возбудителей геморрагической лихорадки с почечным синдромом.
Возбудители мышиной лихорадки — хантавирусы
Факт вирусной природы ГЛПС был доказан в 1944 году советским ученым А. А. Смородинцевым, но впервые вирус был выделен в 1976 году южно-корейским ученым Н. W. Lee из тканей грызуна и был назван вирусом Ханта (Hantaan) по названии реки Хантаан.
Вирус принадлежит к роду Hantavirus семейства Bunyaviridae, куда входит 30 генетически и серологически отличающихся друг от друга возбудителей, вызывающих подобную геморрагической лихорадке заболевания. Так вирус Puumala циркулирует в Европе (вызывает эпидемическую нефропатию), вирус Dubrava — на Балканах, вирус Seul распространен на всех континента.
Геморрагическая лихорадка регистрируется по всему миру. На территории РФ циркулируют 8 видов хантавирусов, из которых 5 являются патогенными для человека — Добрава/Белград, Пуумала, Сеул, Хантаан и Сааремаа.
Вирусы, вызывающие мышиную лихорадку, подразделяются на несколько типов:
- Восточный тип. Вирусы циркулируют на Дальнем Востоке нашей страны, в Китае, Японии и Корее. Вызывают тяжелые формы ГЛПС с высоким (10 — 20%) показателем смертности. Резервуаром инфекции является полевая мышь.
- Западный тип. Вирус циркулирует в Европейской части России, Швеции, Норвегии, Финляндии, Бельгии, Болгарии, Польше, Венгрии, Франции и др. Вызывает более легкую форму болезни с низкой (до 2%) летальностью. Резервуаром инфекции является рыжая и красная полевки.
- Предполагается, что существует третий тип вируса, распространенный на Балканах. Резервуаром инфекции является желтогорлая мышь.
При инфицировании вирусы поражают эндотелий кровеносных сосудов. В результате нарушения его функции у больных развивается геморрагический синдром.
Вирионы имеют сферическую форму, размер от 90 до 110 нм. Геном представлен одноцепочечной +РНК. Имеет 3 сегмента: L — большой, M — средний и S — малый. Оболочка липидная с протеинами и включениями гликопротеинов.
Вирус малоустойчив во внешней среде: летом сохраняется несколько часов, зимой — несколько дней. При температуре +500С сохраняются около 30 минут, при температуре домашнего холодильника — до 12 часов. Быстро разрушаются под воздействием дезинфектантов. Длительно (до 3-х месяцев) сохраняют жизнеспособность при замораживании в глицерине и лиофилизации (высушивании).
К вирусам чувствительны приматы, опоссумы, ленивцы, муравьеды, морские свинки и белые мыши.


Рис. 2. На фото хантавирусы — возбудители геморрагической лихорадки с почечным синдромом.
к содержанию ↑
Эпидемиология заболевания
ГЛПС (мышиная лихорадка) находится на первом месте среди природноочаговых инфекций в РФ, 95% из которых регистрируются в европейской ее части. В Среднем Поволжье и Приуралье находятся наиболее активные очаги (Татария, Башкирия, Удмуртия, Ульяновская и Самарская области). Ежегодно заболевает около 5 — 6 тысяч человек. Их численность растет с каждым годом. Регистрируются в основном спорадические вспышки ГЛПС, но иногда встречаются небольшие (10 — 20 человек) и большие (30 — 100 человек) вспышки. В зависимости от штамма вируса показатель смертности составляет от 5 до 20%.
Носители вируса
Резервуаром и источником инфекции являются дикие мышевидные грызуны (мыши лесные и полевые, лемминги и некоторые насекомоядные животные)
- На Дальнем Востоке нашей страны, в Китае, Японии и Корее резервуаром инфекции являются полевая и азиатская лесные мыши, а также красно-серые полевки.
- В Европейской части России, Швеции, Финляндии, Бельгии, Франции и др. резервуаром инфекции являются рыжая и красная полевки. Их инфицированность в эндемичных очагах составляет 40 — 57%.
- На Балканах резервуаром инфекции является желтогорлая мышь.
У мышей инфекция протекает в виде вирусоносительства. Они выделяют возбудителей с мочой, калом и слюной. Инфицирование грызунов происходит, в основном, через дыхательные пути.
Рыжая полевка является основным носителем возбудителей в Европе. Зверьки в лесах представляют самую многочисленную популяцию животных. Они обитают в лиственных и смешанных лесах, богатых подлеском и травянистой растительностью, питаются травянистыми растениями, семенами клена, липы,сосны, ели и дуба, а также ягодами, грибами и насекомыми. При передвижении зверьки проникают в любые постройки и укрытия, встречающиеся на пути.


Рис. 3. Полевая полосатая мышь (фото слева) и рыжая полевка (фото справа).
Как происходит заражение
Выделяясь с мочой, калом и слюной инфицированных грызунов вирусы попадают в почву, на продукты питания и объекты окружающей среды. В организм человека возбудители проникают через слизистую оболочку дыхательных путей, органов пищеварения, а также через поврежденные участки кожи и конъюнктиву глаза.
- Человек заражается в основном воздушно-пылевым путем (80% случаев).
- Вирусы попадают в дыхательные пути с пылью, на которой осели высохшие испражнения животных.
- Возможна передача возбудителей при контакте с хворостом, сеном, соломой, кормами и другими зараженными объектами внешней среды.
- Вирусы могут попасть в организм человека с продуктами питания, не подвергающихся термической обработке: морковь, капуста и др.
Основным фактором передачи инфекции являются грязные руки, инфекция с которых попадает в организм человека при курении, во время еды, уборке дачного домика после зимовки, работах на приусадебном участке, заготовке дров, сена и др.
От человека к человеку возбудители ГЛПС не передаются.
Сезонность
Геморрагическая лихорадка с почечным синдромом регистрируется в эндемичных очагах в течение года, но частота случаев инфекции возрастает в весенне-летний и осенне-зимний периоды, в основном, у жителей сельских поселений. Летом и осенью в связи с работами на дачных участках и в лесу, а также во время проведения пикников и походов регистрируются групповые вспышки лихорадки.
Типы заболеваемости
- Лесной тип ГЛПС встречается при посещении леса во время сбора ягод и грибов. Встречается наиболее часто.
- Бытовой тип встречается у людей (чаще детей и пожилых), проживающих в домах, расположенных возле леса или в лесу.
- Производственный тип заболеваемости встречается у работников нефтепроводов, буровых, при работах в лесу и др.
- Садово-огородный тип чаще регистрируется у дачников и лиц, проживающих в сельской местности.
- Лагерный тип встречается у людей, работающих и отдыхающих в пионерских лагерях и домах отдыха.
- Сельскохозяйственный тип встречается при работах по заготовке сена, соломы, кормов и уборке урожая овощей.
Группы риска
- работники сельского хозяйства,
- дачники,
- любители пикников и походов,
- военные во время полевых учений.
Факторы, влияющие на ухудшение эпидемиологической обстановки:
- Снижение объемов работ по уничтожению грызунов.
- Увеличение численности носителей инфекции — мышевидных грызунов.
- Широкое освоение земель под огороды, сады и гаражи без проведения профилактической дератизации.


Рис. 4. Резервуаром и источником инфекции являются дикие грызуны — лесные и полевые мыши.
к содержанию ↑
Как развивается ГЛПС
- Возбудители в организм человека проникают через слизистые оболочки дыхательных путей, желудочно-кишечного тракта, поврежденные кожные покровы и конъюнктиву глаза. Далее вирусы захватываются макрофагами — клетками РЭС, где происходит их репликация. Этот период называется инкубационным. Его длительность составляет от 7 до 46 дней.
- На 4 — 5 день болезни возбудители проникают в кровяное русло и разносятся по всему организму (виремия). Развивается инфекционно-токсический синдром.
- Далее возбудители оседают на эндотелии сосудов (внутренней стенке). Ее поражение проявляется развитием геморрагического синдрома. Повышенная проницаемость сосудистой стенки приводит к тому, что жидкая часть крови выходит в ткани. Развитие гиповолемии проявляется падением артериального давления, повышением вязкости крови, нарушением микроциркуляции, тканевой гипоксией и нарушением свертывания крови (коагулопатия). В крови падает количество тромбоцитов. В этот период на 1 — 4 сутки возможно развитие ДВС-синдрома и инфекционно-токсического шока.
- В ответ на массивную вирусемию и образования большого количества антигенов, что возникает в результате тканевой деструкции, возникает ответ иммунной системы.
- Выделяясь с мочой, вирусы повреждают почки. Развивается отек и деструкция органов, затрудняется выделение мочи. Поражение почек происходит по типу острого тубулоинтерстициального нефрита. В этот период на 4 — 11 сутки велик риск развития острой почечной недостаточности и неблагоприятного исхода.
- При благоприятном исходе ГЛПС с 11 до 30 суток отмечается обратная, положительная динамика. Постепенно восстанавливается функция почек, нормализуется электролитный состав крови, восстанавливается мочеиспускание, что проявляется полиурией (выделением большого количества мочи) и изогипостенурией (понижение плотности мочи).
- Полностью восстанавливается здоровье в течение 1 — 3 лет.


Рис. 5. На фото концентрация вирусов в эндотелии сосудов.
к содержанию ↑
Симптомы геморрагической лихорадки
ГЛПС может иметь типичное (83% случаев) и атипичное течение (абдоминальный вариант — 5% случаев, безболевой — 12%). По степени тяжести болезнь имеет легкое, среднетяжелое и тяжелое течение. При остром течении лихорадка длится 30 суток, при затяжном — до 45 дней. Болезнь не рецидивирует и не приобретает хронического течения.
Для заболевания характерна цикличность течения:
- Инкубационный (начальный) период длится от 7 до 46 дней (чаще 12 — 18 дней).
- Иногда к началу собственно заболевания предшествует период продрома, который длится не более 2 — 3 дней. Больного беспокоит вялость, мышечно-суставные боли, повышенная утомляемость, першение в горле.
- Стадия лихорадки длится 2 — 3 дня.
- Олигурическая стадия длится с 3 до 9 — 11 дня заболевания.
- Период ранний восстановительный или полиурии длится с 12 до 30 дня болезни.
- Период поздней реконвалесценции (поздний восстановительный) начинается с 25 — 30 дня болезни и может продолжаться от 1 до 3-х лет.


Рис. 6. Симптомы ГЛПС (мышиной лихорадки) в начальный (лихорадочный) период: покраснение лица, шеи и глаз.
Симптомы ГЛПС в начальный (лихорадочный) период
Болезнь начинается остро, с высокой (до 400С) температуры тела и озноба, появляется сильная головная боль, мышечно-суставные боли, тошнота и рвота, пропадает аппетит, отмечается гиперемия зева и заложенность носа, зрение становится не четким — «туман перед глазами.
Температура тела сохраняется 2 — 12 дней (в среднем 6 суток) и далее снижается до субфебрильных цифр без повторных подъемов. Максимальный подъем отмечается днем и даже утром. При падении температуры общее состояние больного ухудшается. Улучшение отмечается только при легком течении ГЛПС. Иногда бывают случаи, когда температура тела повышается только до субфебрильных цифр.
На 3 — 4 сутки появляются признаки и симптомы геморрагического синдрома:
- Мягкое небо становится ярко-красной окраски, на слизистой появляется геморрагическая энантема. Язык у корня обложен коричневым налетом.
- У 15 — 30% больных появляются субконъюнктивальное кровоизлияние. Очертания предметов становится расплывчатым, появляется ощущение тумана или сетки перед глазами.
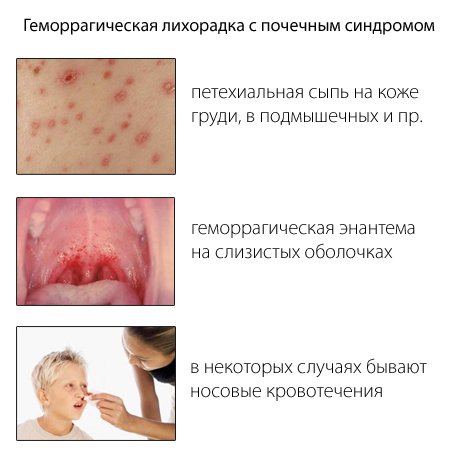
- В верхней части груди, области подмышек, над и под ключичной области, внутренней поверхности плеч, области лопаток, лице и шее появляется петехиальная сыпь. Иногда сыпь располагается в виде полос и цепей («удар бича»).
- При осмотре больных можно наблюдать «синдром капюшона»: лицо,шея и верхняя часть груди гиперемированы, лицо и шея одутловаты, глазные яблоки красного цвета («глаза кролика»).
- Кожа сухая и горячая на ощупь.
- Появляется тупая боль в поясничной области и белок в моче. Удельный вес мочи снижается. У больных наблюдается сильная жажда и сухость во рту, тошнота и рвота.
- Понижается артериальное давление, снижается частота пульса.
- Появляются боли в животе. Начальный (лихорадочный) период ГЛПС длится 2 — 3 дня. На фоне высокой лихорадки возможно развитие инфекционно-токсической энцефалопатии и инфекционно-токсического шока.


Рис. 7. Геморрагическая сыпь при мышиной лихорадке (ГЛПС).


Рис. 8. В ряде случаев сыпь при мышиной лихорадке в результате расчесов или раздражения одеждой располагается в виде полос («удар бича») — фото справа.
Симптомы ГЛПС в олигурической стадии
Олигурическая стадия развивается в 65% случаев и длится с 3 до 9 — 11 дня ГЛПС. В этот период развивается острое поражение почек. Резко уменьшается количество выделяемой мочи, падает температура тела, но состояние больного ухудшается.
Проявления геморрагического синдрома
Усиливаются проявления геморрагического синдрома. Петехиальная сыпь на кожных покровах становится более обильной. У 10% больных отмечаются носовые, желудочно-кишечные и маточные кровотечения. Развивается почечный синдром.
Симптомы поражения почек
Появляются боли в поясничной области. Они постоянные, от ноющих до сильных, изнуряющих. Отмечается олигурия (снижение количества выделяемой мочи), вплоть до анурии (отсутсвие выделения мочи). Моча выделяется малыми порциями, имеет цвет мясных помоев, ее удельный вес снижается, Нарастает жажда. Больные в этот период выпивают огромное количество жидкости. Отмечается пастозность шеи и лица. Периферических отеков нет, так жидкость локализуется в рыхлой околопупочной и забрюшинной клетчатке. Прогрессирует азотемия. В ряде случаев развивается уремия и кома. В моче отмечается массивная протеинурия, появляется кровь и цилиндры, в крови — повышенное содержание мочевины, калия, креатинина, снижается количество кальция, натрия и хлоридов. Опасными осложнениями в этой стадии лихорадки являются острая почечная и надпочечниковая недостаточность.
Симптомы поражения органов брюшной полости
При развитии тяжелой формы ГЛПС вслед за развитием почечного синдрома появляются боли в животе и рвота, которая временами принимает неукротимый характер. Рвота часто возникает даже при приеме небольшого количества воды.
Боли локализуются вокруг пупка и в эпигастрии, часто мучительные. Обусловлены кровоизлияниями в забрюшинную клетчатку и внутренние органы. Чаще отмечается склонность к запорам, реже — жидкий стул. Селезенка нормальных размеров. Иногда отмечается незначительное увеличение печени.
Нарушения деятельности сердечно-сосудистой системы
У больных отмечается урежение пульса и склонность к гипотонии. Сердечные тоны становятся глухими. Нередко гипотония сменяется гипертонией и наоборот, что требует постоянного мониторинга за пациентами, так как развившийся коллапс приводит к летальному исходу.
Симптомы ГЛПС при поражении легких
Легкие поражаются при респираторном заражении. Обычно развивается бронхит (25% случаев), редко — пневмония (2% случаев).
Симптомы ГЛПС при поражении нервной системы
При поражении вегетативной нервной системы у больных появляется брадикардия, болезненность в области нервных сплетений — эпигастрии и околопупочной области. При поражении центральной нервной системы развивается токсическая энцефалопатия, иногда поражаются оболочки мозга. Больных беспокоит сильная головная боль, развивается состояние оглушенности и бред, нередко отмечаются галлюцинации и обмороки.


Рис. 9. Симптомы ГЛПС — геморрагическая энантема на слизистой неба и субконъюнктивальное кровоизлияние.
Симптомы ГЛПС в стадии раннего восстановления — полиурии
При благоприятном прогнозе с 12-х суток болезни начинает восстанавливаться. Состояние больного улучшается. Моча выделяется в большом количестве — от 3 до 10 литров с сутки. Все симптомы, развившиеся в предыдущей стадии, постепенно исчезают. При недостаточной инфузионной терапии может возникнуть обезвоживание. Стадия полиурии или ранняя восстановительная длится с 12 по 30 день болезни. Слабость и небольшая полиурия сохраняются еще несколько месяцев.
Симптомы ГЛПС в стадии позднего восстановления
Период поздней реконвалесценции (поздний восстановительный) начинается с 25 — 30 дня лихорадки и продолжается от 1 до 3-х лет. Концентрационная способность почечных канальцев восстанавливается длительно — в течение многих месяцев. В этой стадии больному следует тщательно соблюдать все врачебные рекомендации. Такие симптомы, как слабость, утомляемость, мышечные боли, эмоциональная лабильность и снижение аппетита еще долго беспокоят больных. Длительно регистрируются симптомы вегето-сосудистой дистонии (неустойчивость пульса, колебания АД, иногда синусовая аритмия, потливость) и диэнцефальный синдром (дисменорея, снижение потенции, нарушение сна и облысение). У 1% больных отмечаются необратимые фиброзные изменения в почечной паренхиме и сердечной мышце.


Рис. 10. Гиперемия лица и шеи при ГЛПС.
к содержанию ↑
Осложнения ГЛПС
Геморрагическая лихорадка с почечным синдромом протекает с различной степенью тяжести:
- 24% составляет легкая форма болезни.
- 52% — среднетяжелая.
- 21% — тяжелая.
- 3% — очень тяжелая.
В любой из этих стадий могут развиться осложнения. Чем тяжелее протекает заболевание, тем больше вероятность тяжелых последствий. Основные из них:
- Инфекционно-токсический шок (21%).
- Азотемическая уремия и кома (вследствие зашлакованности организма).
- В начальной стадии лихорадки вследствие развития инфекционно-токсического шока или кровоизлияния в надпочечники развивается острая сердечно-сосудистая недостаточность.
- Геморрагические осложнения (45%): кровотечения (забрюшинное, желудочное, кишечное, маточное и др.) и кровоизлияния (в надпочечники, аденогипофиз, мозг и сердечную мышцу, надрыв почечной капсулы и др.).
- Бактериальные осложнения (22%): пиелонефрит, пневмония, абсцесс, флегмона.
- Нефросклероз, миокардиодистрофия, панкреатит, орхит.


Рис. 11. Грозные осложнения ГЛПС: кровоизлияние в мозг (фото слева) и надрыв почечной капсулы (фото справа).


Рис. 12. Кровоизлияние в гипофиз при мышиной лихорадке (ГЛПС).
После перенесенной ГЛПС формируется прочный пожизненный иммунитет.
к содержанию ↑
Диагностика геморрагической лихорадки
Диагноз ГЛПС устанавливается на основании данных эпидемиологического расследования, клинической картины заболевания и данных лабораторных методов исследования.
- Анамнез: проживание в зоне обитания грызунов и наличие сведений о контакте с зараженным материалом.
- Клиническая картина: острое начало, лихорадка, покраснение лица и шеи, субконъюнктивальные кровоизлияния, признаки почечной недостаточности.
- Лабораторная диагностика:
- Вирусологическая диагностика (трудоемка).
- Молекулярно-генетическая (ПЦР и секвенирование).
- Серологическая диагностика (выявление специфических антител): МФА (метод флюоресцирующих антител) и ИФА (иммуноферментный анализ).
- Общеклинические и биохимические анализы.
- Инструментальные методы исследования.
- Дифференциальная диагностика. ГЛПС следует отличать от других геморрагических лихорадок, гриппа, сыного тифа, лептоспироза, сепсиса, энцефалита, острого гломерулонефрита, пиелонефрита, «токсической почки», заболеваний органов брюшной полости.


Рис. 13. Симптомы ГЛПС в начальный (лихорадочный) период — симптом «кроличьих глаз» или «спелой вишни».
к содержанию ↑
Лечение ГЛПС (мышиной лихорадки)
Геморрагическая лихорадка протекает циклично. За олигурической следует стадия полиурии и далее наступает реконвалисценция (выздоровление). Чрезмерно активные и необоснованные лечебные мероприятия, проводящиеся в острый период, нередко являются причиной неблагоприятных исходов.
Клинические рекомендации:
- Госпитализация больных осуществляется в общесоматические стационары, имеющие опыт лечения больных с геморрагическими лихорадками.
- Режим щадящий охранительный. В олигурической стадии — строгий постельный.
- Диета: стол № 4. Пища негорячая, негрубая. Питание дробное, небольшими порциями. Жидкость в достаточном количестве в виде минеральной воды Есентуки № 4, Боржоми, фруктовых морсов, муссов и соков, разведенных водой. В олигурической стадии количество жидкости должно быть ограничено, в период полиурии — свободное.
- Санация полости и опорожнение кишечника ежедневное. Измерение суточного диуреза каждые 3 часа (выпито/выделено).
- Специфической терапии ГЛПС не существует. В первые 3 — 5 дней лихорадки применяются специфический иммуноглобулин, гипериммунная плазма, Виразол, Рибавирин, Реаферон, Амиксин, Йодантипирин.
- В олигурический период показано проведение в течение 2 — 5 дней индуктотермии на область почек. При выраженной почечной недостаточности назначаются очистительные клизмы 1 — 2 раза в день, показана ультрафильтрация крови и гемодиализ.
Показания к проведению гемодиализа:
- При олигурии и отсутствии тенденции к увеличению диуреза к 12 — 13 дню от начала заболевания.
- При анурии, длящейся более 2-х суток.
Глюкокортикоиды вводятся парентерально:
- При олигурии и отсутствии тенденции к увеличению диуреза к 11 — 12 дню от начала болезни.
- При анурии, длящейся более суток.
- В полиурическую стадию проводится регулировка водно-электролитного состояния. Количество вводимой жидкости за сутки не должно превышать количество выделенной жидкости за этот же период более чем на 500 — 700 мл. Предпочтение отдается кристаллоидным растворам (глюкоза, натрия хлорид). Коллоидные растворы (плазма и реополиглюкин) вводятся только по жизненным показаниям.
- Тяжелые геморрагические проявления купируются соответственно общим подходам. По жизненным показаниям при кровопотерях осуществляется переливание крови. При шоковом состоянии проводится противошоковая терапия, внутривенно вводится альбумин.
- При развитии ДВС-синдрома вводится свежая плазма и плазмозаменители.
- Для укрепления сосудистой стенки показаны рутин и аскорбиновая кислота.
- Недостаточность кровообращения устраняется путем введения кордиамина, коргликона, полиглюкина. Применяется кислородотерапия. Для восстановления микроциркуляции показано введение курантила, эуфиллина, трентала.
- Антибиотики вводятся только при угрозе развития бактериальных осложнений.
- В качестве симптоматического лечения применяются жаропонижающие средства, препараты, устраняющие боль, тошноту и рвоту.


Рис. 14. Мужчина 22 лет с геморрагической лихорадкой.
к содержанию ↑
Профилактика мышиной лихорадки
Высокое антигенное и генетическое разнообразие патогенных хантавирусов и спорадический характер вспышек геморрагических лихорадок создает трудности в вопросе разработки эффективных вакцин. С целью профилактики рекомендуется прием по схеме Йодантипирина, обладающего иммуномодулирующим, противовоспалительным и противовирусным действием.
Неспецифическая профилактика ГЛПС предполагает борьбу с грызунами, охрану объектов окружающей среды (складов сена, зерна, жилищ) от нашествия грызунов, предотвращение загрязнения воды и продуктов питания.
Меры индивидуальной защиты человека от грызунов:
- Защита территории от грызунов:
- территорию, прилежащую к жилью, следует освобождать от кустарников и зарослей сорных трав;
- мусорные ямы следует организовывать не менее, чем на расстоянии 100 метров от жилья;
- хранение соломы следует организовывать вдали от жилища.
- Собирать хворост в лесу, убирать загородный дом, гараж и беседки следует в перчатках. При переборке соломы, сена и веток следует использовать респираторы или марлевые повязки. Нельзя брать в руки грызунов.
- Следует хранить продукты питания в местах, недоступных для грызунов. Загрязненные продукты категорически запрещено употреблять в пищу. В населенных пунктах, расположенных возле леса, хранение продуктов следует организовывать в специальных складах, защищенных от нашествия грызунов.
- Строго соблюдать личную гигиену, в том числе при проживании на дачах, ночевках в лесу и при проведении пикников.
- Не устраивать кемпинги вблизи полей с зерновыми культурами.
- Не посещать для прогулок районы, где регистрируются случаи геморрагической лихорадки.


Рис. 15. Уничтожение мышей и крыс в жилых домах.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Геморрагические лихорадки»Самое популярное
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Геморрагические лихорадки» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 Наверх
Геморрагическая Лихорадка с Почечным Синдромом: Лечение
В статье рассказано об инфекционном заболевании, при котором поражаются почки – геморрагической лихорадке. Описаны причины заболевания, клиническая картина, методы диагностики и лечения.
Геморрагическая лихорадка с почечным синдромом – это заболевание, для которого характерна природная очаговость. В России оно встречается на Дальнем Востоке, в Сибири, на Урале, в некоторых регионах европейской территории. Ежегодно регистрируется около 20 тысяч случаев этой болезни. Вызывается лихорадка вирусами, проживающими в грызунах.

Геморрагическая лихорадка может развиться после контакта с грызунами
Суть патологии
Лихорадка геморрагическая – это вирусная болезнь, сопровождающаяся поражением мелких сосудов, в большей степени почек. Болезнь имеет очаговую распространенность по всему миру. Восприимчивость к вирусу высокая, поэтому заболеть может любой человек. Чаще всего заболевают мужчины в сельских местностях. У переболевших формируется стойкий иммунитет.
Характеристика возбудителя
Возбудитель геморрагической лихорадки – это вирус из рода Хантавирусов. Он характеризуется средними размерами и высокой активностью. Проживает в организме некоторых видов грызунов.
Вирус можно уничтожить следующими веществами:
- хлороформ;
- ацетон;
- эфир.
Чувствителен к ультрафиолетовому облучению. Погибает при нагревании, хорошо выдерживает низкие температуры.

Возбудителем заболевания является вирус
Пути заражения
Источником выделения вируса являются следующие виды грызунов:
- полевка;
- лесные мыши;
- домовые мыши и крысы;
- хомяки.
Животные переносят инфекцию практически бессимптомно и выделяют вирус с испражнениями. Человек может заразиться несколькими путями.
- Воздушно-пылевой. Возбудитель сохраняется в высохших испражнениях грызунов, откуда попадает во вдыхаемый воздух.
- Контактный. В случае контакта с грызунами при наличии поврежденных кожных покровов.
- Алиментарный. Попадание возбудителя с загрязненными продуктами питания, водой.
От человека к человеку вирус не передается, то есть заражение от людей невозможно.

Источниками вируса являются грызуны
Клиническая картина
Инкубация вируса, то есть распространение его в организме, происходит в течение 21 дня, максимум до 49 дней. Заболевание характеризуется цикличностью течения и наличием большого количества клинических вариантов.
В течении заболевания выделяют несколько периодов. Симптомы геморрагической лихорадки с почечным синдромом изменяются в течение каждого из них.
Начальный
Продолжается от 3 до 10 суток.
Для этого периода характерны следующие жалобы пациента:
- лихорадка до 38-40*С;
- сильные головные боли;
- сухость слизистых;
- тошнота вплоть до рвоты;
- отсутствие аппетита;
- диарея;
- недомогание, мышечные боли.
Типичной жалобой является снижение зрения, сопровождающееся болями в глазах. Такое состояние продолжается в течение 5 дней.
Внешне отмечается покраснение кожи лица и груди (фото). На 3-5 день может появиться геморрагическая сыпь на теле – мелкие точечные кровоизлияния. Такие же элементы наблюдаются на слизистой зева и конъюнктиве. У некоторых пациентов появляется кровоточивость из носа и десен.

Типичное для ГЛПС покраснение кожи
В этот период при нарушении постельного режима высок риск развития инфекционно-токсического шока, связанный с массивным проникновением вируса в кровь.
Олигурический
До 14-го дня болезни наблюдается олигурический период. Лихорадка уменьшается, но состояние больного становится хуже. Выраженность интоксикации усиливается, появляется частая рвота. Важным признаком этого периода является уменьшение объема мочи. Чем меньше отходит мочи, тем хуже состояние больного.
Человек малоподвижен, жалуется на сильные боли в области поясницы. Усиливаются геморрагические проявления. Кровоизлияния в сердце, печень, головной мозг могут стать причиной смерти. Внешне наблюдается бледность и отечность лица, пониженное давление, редкое сердцебиение.

При ГЛПС наблюдаются различные кровозлияния
Полиурический
Следует за олигурическим. Для этого периода характерно значительное увеличение объема мочи — до пяти литров в сутки. Наблюдаются частые ночные мочеиспускания. Состояние пациента постепенно улучшается — прекращается рвота, уменьшается болевой синдром.
Выздоровление
Происходит постепенная нормализация самочувствия человека, восстановление работы почек. Длительность этого периода может составлять до трех лет.
Диагностика
В диагностике заболевания опираются на соответствующий анамнез, типичные симптомы. Для подтверждения диагноза лихорадка с почечным синдромом применяют различные методы исследования.
- Общий и биохимический анализ крови. Показывает только признаки воспаления и изменение уровня мочевины и креатинина.
- Анализ мочи. Обнаруживается белок и эритроциты.
- Серологическая диагностика. В сыворотке крови обнаруживаются антитела к вирусу ГЛПС.
- УЗИ почек. Наблюдается увеличение почек, отек паренхимы органа.
Дифференциальную диагностику проводят с гриппом и клещевым энцефалитом.

Для диагностики применяют серологические методы
Лечение
Пациенты с подозрением на геморрагическую лихорадку должны быть обязательно госпитализированы в инфекционное отделение. Транспортировка проводится с максимальной осторожностью, недопустимы тряска и поворачивания пациента.
Назначается строгий постельный режим до начала полиурического периода. Рекомендуется полноценное легкоусваиваемое питание, количество жидкости зависит от количества выделяемой мочи. Медикаментозное лечение включает симптоматические средства.
Таблица. Препараты для лечения ГЛПС:
| Метод лечения | Препараты | Эффект |
| Инфузионная терапия | Раствор полиглюкина, натрия хлорид, глюкоза | Устранение интоксикации |
| Средства для укрепления сосудов | Аскорутин | Снижение кровоточивости |
| Дезагреганты | Курантил | Борьба с геморрагическим синдромом |
| Витамины | Аевит | Антиоксидантное действие |
| Анальгетики | Диклофенак | Уменьшение болевого синдрома |
| Противомикробные средства | Нитроксолин | Профилактика вторичной инфекции |
При развитии осложнений проводится соответствующее лечение в условиях реанимации. Длительность терапии определяет врач в зависимости от выраженности симптоматики.
Профилактика
Специфическая профилактика инфекции, то есть вакцинирование, не разработана. Единственная вакцина производится в Корее, но в России она не зарегистрирована и не используется.
Меры неспецифической профилактики:
- борьба с грызунами;
- применение респираторов во время работы в условиях повышенной запыленности;
- исключение контакта поврежденной кожи с возможными источниками инфекции;
- исключение загрязнения пищевых продуктов и воды.
Подробнее о профилактике расскажет специалист в видео в этой статье.
Вопросы врачу
Добрый день. Мой муж недавно переболел геморрагической лихорадкой. Что можно предпринимать для восстановления функции почек?
Ольга, 25 лет, Минск
Добрый день, Ольга. В период восстановления после геморрагической лихорадки необходимо соблюдать полноценную диету, избегать переохлаждений и физических нагрузок. Важно следить за диурезом — чтобы количество выпитой жидкости не преувеличивало количество выделенной мочи.
Геморрагическая лихорадка с почечным синдромом
Геморрагическая лихорадка с почечным синдромом — это вирусное природно-очаговое заболевание, характерными признаками которого являются высокая температура, явления геморрагического диатеза, резкая интоксикация, почечная недостаточность, а также своеобразные изменения крови и мочи. Наиболее подходящим для распространения этого заболевания является теплый климат со средней температурой воздуха (в период с мая по сентябрь) 15–17°С. Чаще болезнь регистрируют у лиц, находящихся в малонаселенных или малообжитых районах. В крупных населенных пунктах отмечают лишь единичные случаи.
Содержание статьи:
Возбудитель
Возбудителем заболевания является вирус Пуумала, относящийся к семейству Bunyaviridae. Ведущим звеном в патогенезе геморрагической лихорадки с почечным синдромом являются поражения сосудистой системы, преимущественно мелких сосудов и капилляров. Изменения сосудов сопровождаются кровоизлияниями и выходом в ткани богатой белком жидкости. Наиболее интенсивно они выражены в почках, что наблюдается, по-видимому, в связи с особенно интенсивным размножением вируса в сосудах этого органа.
В морфологической картине поражения почек можно выделить два основных компонента: двусторонний острый интерстициальный серозно-геморрагический нефрит; острый сегментарный (частичный) гидронефроз деструктивно-обтурационного происхождения. Таким образом, ведущим звеном в патогенезе геморрагической лихорадки с почечным синдромом являются поражения сосудистой системы, по преимуществу мелких сосудов и капилляров. Изменения сосудов сопровождаются кровоизлияниями и выходом в ткани богатой белком жидкости. Наиболее интенсивно они выражены в почках.
Эпидемиология
Вспышка геморрагической лихорадки с почечным синдромом в любых географических условиях происходит на фоне значительного увеличения численности грызунов, среди которых наиболее постоянным хранителем вируса являются мышевидные грызуны, особенно полевки (полевки Михно на Дальнем Востоке, рыжая полевка в европейских очагах).
Территориальное распространение описываемого заболевания характеризуется особыми природными условиями. Чаще это – прибрежные районы, долины рек, озер с обширными лугами, поросшими высокой густой травой, с мелким разреженным кустарником, редкими деревцами или небольшими рощами. Реже геморрагическая лихорадка с почечным синдромом встречается на открытых болотистых низменных местах или таежных участках и особенно в горно-таежных районах, расположенных на высоте 400-500 метров над уровнем моря.
Для районов распространения геморрагической лихорадки с почечным синдромом характерна большая численность мышевидных грызунов. Особое эпидемиологическое значение имеет восточная или рыжая полевка. В пунктах, где восточная полевка не обнаруживается, не зарегистрировано и заболеваний. Не исключено участие в передаче этой инфекции и других видов диких мелких грызунов (полевые и лесные мыши, домовые крысы и мыши). Значительное скопление этих грызунов удается обнаружить в местах ночевок людей, куда их привлекают отбросы пищи. Плотность популяции восточной полевки сильно колеблется: в годы с высокой заболеваемостью наблюдается значительное увеличение численности восточной полевки, а в годы, наиболее благополучные по числу заболеваний, отмечается резкое уменьшение ее численности в связи с интенсивным ее вымиранием, вызванным наводнениями и другими причинами.
Заболеваемость у мужчин может быть несколько выше или равной заболеваемости женщин. Наиболее часто болеют лица в возрасте от 20 до 50 лет; у лиц в возрасте старше 50 лет и у детей до 10 лет заболевания крайне редки.
Единичные случаи геморрагической лихорадки с почечным синдромом у жителей городов в большинстве своем связаны с кратковременным их пребыванием за чертой города (на лугу, в огороде, в поле). Дома, где проживают заболевшие, нередко граничат с незаселенными участками (поле, пустырь, поросшие высокой травой или бурьяном, изобилующие грызунами).
У переболевших лиц повторных заболеваний не отмечается. У перенесших заболевание остается иммунитет. Это подтверждается тем, что в крови у них обнаруживаются антитела, нейтрализующие вирус.
Симптомы и клиническая картина
Течение геморрагической лихорадки с почечным синдромом укладывается в три основных периода:
• В 1-3-й день болезни отмечаются симптомы интоксикации; повышение температуры до 39-40°С, резкий озноб, сильная головная боль, боли во всем теле, иногда рвота. Лицо и верхняя часть груди, а также конъюнктивы век сильно гиперемированы. Часто уже в этот период наблюдаются носовые кровотечения. Со стороны крови отмечается лейкопения до 2-4 тыс. с увеличением палочкоядерных нейтрофилов, иногда уменьшение эозинофилов и появление клеток Тюрка и нейтрофильных миелоцитов. Со стороны мочи изменений нет, иногда отмечаются следы белка.
• С 3-го до 7-го дня больного беспокоят боли в области поясницы и живота, усиливается рвота, присоединяется икота. Особенно характерно появление мелкой петехиальной сыпи в области верхней части грудной клетки и подмышечных впадин, а также носовых, желудочных и кишечных кровотечений. У больных отмечается своеобразный гнилостный запах изо рта, жажда; возникает олигурия, реже анурия. В моче на 5-7-й день болезни количество белка достигает 1-3% и выше, иногда имеются эритроциты, в осадке обнаруживаются скопления характерных клеток круглой или овальной формы, вакуолизированных с пузыревидным ядром (измененный почечный эпителий), а также очень длинные цилиндрические образования плотной консистенции. В крови количество лейкоцитов увеличивается до 20-60 тысяч; с 4-5-го дня среди них определяют от 1 до 10% юных нейтрофилов и нейтрофильных миелоцитов и 4-20% клеток Тюрка.
• После падения температуры (обычно к 5-7-му дню) болезнь не прекращается, а вступает в третий, наиболее мучительный для больного, безлихорадочный период, связанный с резким локальным поражением почек. Больной жестоко страдает от поясничных болей, рвоты (часто кровавой), икоты, бессонницы, жажды. Олигурия или анурия держится; повторяются обильные кровотечения, аппетит отсутствует. В моче количество белка и эритроцитов резко снижается, но постепенно определяются «фибринные» цилиндры. Средняя продолжительность этого периода составляет 3-4 дня.
Постепенно головная боль уменьшается, рвота становится реже, олигурия сменяется полиурией. Остается резкая общая слабость, апатия или раздражительность. Период выздоровления продолжается 4-6 недель.
На протяжении всего заболевания кровяное давление не повышается. Во второй и особенно в третий период имеется резкая брадикардия. Отеков не наблюдается. За время болезни больные теряют в весе от 8 до 20 кг.
Летальность при геморрагической лихорадке с почечным синдромом достигает 3-5%.
Диагностика
Диагностика геморрагической лихорадки с почечным синдромом на первом этапе заболевания не легка, поскольку симптомы не являются специфическими до появления геморрагических признаков. Поэтому помимо учета клинических проявлений необходим сбор анамнеза (пребывание в эпидемиологически неблагоприятных местностях) и проведения специальных тестов, таких как реакция иммунофлюресценции, радиомунный анализ, реакция гемолиза куриных эритроцитов, ИФА с рекомбинантными антигенами, имуносвязанная пассивная гемаглютинация.
Лечение
Лечение геморрагической лихорадки с почечным синдромом основано на противовирусной терапии. Наиболее часто используемым препаратом является рибавирин, который наиболее эффективно действует на ранних стадиях заболевания. Также необходимо проводить лечебные мероприятия, направленные на предотвращение обезвоживания и других осложнений, в том числе со стороны органов дыхания и нервной системы.
Пациентов с геморрагической лихорадкой из-за высокой инфекционности заболевания следует лечить в изолированных условиях, и персонал больницы должен особенно соблюдать гигиену, надлежащую дезинфекцию помещений или оборудования и утилизацию использованных материалов, таким образом, предотвращается дальнейшее распространение инфекции.
Профилактика
При возникновении геморрагической лихорадки с почечным синдромом необходимо как можно раньше изолировать больных, у которых эта инфекция подозревается, и госпитализировать их. При транспортировке следует учитывать, что больные плохо переносят тряску, и избегать ее.
Если пораженный коллектив находится в лагерных условиях, следует немедленно перенести лагерь, а по возможности и место работы людей на другую территорию, благополучную в отношении заселения ее грызунами. За лицами, окружающими больного, необходимо организовать врачебное наблюдение в течение ближайших 20 дней с целью своевременного выявления и госпитализации всех лихорадящих.
Так как возникновение заболевания обусловлено контактом людей с грызунами – природными резервуарами вируса, то основные профилактические мероприятия должны быть направлены на: истребление грызунов в местах, где регистрируют заболевания людей; защиту людей от соприкосновения с грызунами, их мочой и эктопаразитами.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии данного заболевания обязательно проконсультируйтесь с врачом!

Геморрагическая лихорадка с почечным синдромом у детей | Симптомы и лечение геморрагической лихорадки с почечным синдромом у детей
Геморрагическая лихорадка с почечным синдромом (ГЛПС) (геморрагический нефрозонефрит, тульская, уральская, ярославская лихорадка) — острая инфекционная болезнь вирусной природы, характеризующаяся лихорадкой, интоксикацией, геморрагическим и почечным синдромами.
Эпидемиология
Геморрагическая лихорадка с почечным синдромом — типичная зоонозная инфекция. Природные очаги заболевания находятся на Дальнем Востоке, в Забайкалье, Восточной Сибири, Казахстане и в европейской части страны. Резервуаром инфекции служат мышевидные грызуны: полевые и лесные мыши, крысы, полевки и др. Инфекцию передают гамазовые клещи и блохи. Мышевидные грызуны переносят инфекцию в латентной, реже в клинически выраженной форме, при этом они выделяют вирус во внешнюю среду с мочой и фекалиями. Пути передачи инфекции:
- аспирационный путь — при вдыхании пыли с взвешенными инфицированными выделениями грызунов;
- контактный путь — при попадании инфицированного материала на царапины, порезы, скарификации или при втирании в неповреждённую кожу;
- алиментарный путь — при употреблении инфицированных выделениями грызунов пищевых продуктов (хлеб, овощи, фрукты и др.).
Непосредственная передача инфекции от человека человеку маловероятна. Геморрагическую лихорадку с почечным синдромом наблюдают в виде спорадических случаев, но возможны локальные эпидемические вспышки.
Дети, особенно младше 7 лет, болеют редко из-за ограниченного контакта с природой. Наибольшее число заболеваний регистрируют с мая по ноябрь, что совпадает с миграцией грызунов в жилые и хозяйственные помещения, а также с расширением контактов человека с природой и проведением сельскохозяйственных работ.
Профилактика геморрагической лихорадки с почечным синдромом
Профилактика направлена на уничтожение мышевидных грызунов на территории природных очагов, предупреждение загрязнения продуктов питания и водоисточников экскрементами грызунов, строгое соблюдение санитарно-противоэпидемического режима в жилых помещениях и вокруг них.
Классификация
Наряду с типичными бывают стёртые и субклинические варианты болезни. В зависимости от выраженности геморрагического синдрома, интоксикации и нарушений функции почек различают лёгкие, среднетяжёлые и тяжёлые формы.
Причины геморрагической лихорадки с почечным синдромом
Возбудитель относится к семейству Bunyaviridae, включает два специфических вирусных агента (Хантаан и Пиумале), которые удаётся пассировать и накапливать в лёгких полевой мыши. Вирусы содержат РНК и имеют диаметр 80-120 нм, малоустойчив: при температуре 50 °С сохраняются 10-20 мин.
Патогенез геморрагической лихорадки с почечным синдромом
Инфекция первично локализуется в эндотелии сосудов и, возможно, в эпителиальных клетках некоторых органов. После внутриклеточного накопления вируса наступает фаза вирусемии, что совпадает с началом болезни и появлением общетоксических симптомов. Вирусу геморрагической лихорадки с почечным синдромом свойственно капилляротоксическое действие. При этом происходит повреждение сосудистой стенки, нарушается свёртываемость крови, что приводит к развитию тромбогеморрагического синдрома с возникновением множественных тромбов в различных органах, особенно в почках.
Симптомы геморрагической лихорадки с почечным синдромом
Инкубационный период от 10 до 45 дней, в среднем около 20 дней. Выделяют четыре стадии болезни: лихорадочную, олигурическую, полиурическую и реконвалесценции.
- Лихорадочный период. Болезнь начинается, как правило, остро с подъёма температуры до 39-41 °С и появления общетоксических симптомов: тошноты, рвоты, вялости, заторможенности, расстройства сна, анорексии. С первого дня болезни характерна сильная головная боль, преимущественно в лобной и височной областях, возможны также головокружения, познабливание, чувство жара, боли в мышцах конечностей, в коленных суставах, ломота во всем теле, болезненность при движении глазных яблок, сильные боли в животе, особенно в проекции почек.
- Олигурический период у детей наступает рано. Уже на 3-4-е, реже на 6-8-е сут болезни снижается температура тела и резко падает диурез, усиливаются боли в пояснице. Состояние детей ещё больше ухудшается в результате нарастания симптомов интоксикации и поражения почек. При исследовании мочи выявляют протеинурию, гематурию, цилиндрурию. Постоянно обнаруживают почечный эпителий, нередко слизь и сгустки фибрина. Всегда снижены клубочковая фильтрация и канальцевая реабсорбция, что приводит к олигурии, гипостенурии, гиперазотемии, метаболическому ацидозу. Снижается относительная плотность мочи. При нарастании азотемии возникает клиническая картина острой почечной недостаточности вплоть до развития уремической комы и эклампсии.
- Полиурический период наступает с 8-12-х сут болезни и знаменует начало выздоровления. Состояние больных улучшается, постепенно стихают боли в пояснице, прекращается рвота, восстанавливаются сон и аппетит. Усиливается диурез, суточное количество мочи может достигать 3-5 л. Относительная плотность мочи снижается ещё больше (стойкая гипоизостенурия).
- Реконвалесцентный период продолжается до 3-6 мес. Выздоровление наступает медленно. Долго сохраняется общая слабость, постепенно восстанавливаются диурез и относительная плотность мочи. Состояние постинфекционной астении может сохраняться в течение 6-12 мес. В крови в начальном (лихорадочном) периоде отмечают кратковременную лейкопению, быстро сменяющуюся лейкоцитозом со сдвигом лейкоцитарной формулы влево до палочкоядерных и юных форм, вплоть до промиелоцитов, миелоцитов, метамиелоцитов. Можно выявить анэозинофилию, падение содержания тромбоцитов и появление плазматических клеток. СОЭ часто нормальна или повышена. При острой почечной недостаточности резко возрастает уровень остаточного азота в крови, уменьшается содержание хлоридов и натрия, но увеличивается количество калия.
Диагностика геморрагической лихорадки с почечным синдромом
Геморрагическую лихорадку с почечным синдромом диагностируют на основании характерной клинической картины: лихорадки, гиперемии лица и шеи, геморрагических высыпаний на плечевом поясе по типу следа от удара плетью, поражения почек, лейкоцитоза со сдвигом влево и появления плазматических клеток. Для диагностики имеют значение пребывание больного в эндемической зоне, грызуны в жилище, употребление овощей, фруктов со следами погрызов. Специфические методы лабораторной диагностики включают ИФА, РИФ, реакцию гемолиза куриных эритроцитов и др.
Дифференциальная диагностика
Геморрагическую лихорадку с почечным синдромом дифференцируют с геморрагическими лихорадками другой этиологии, лептоспирозом, гриппом, сыпным тифом, острым нефритом, капилляротоксикозом, сепсисом и другими заболеваниями.
Лечение геморрагической лихорадки с почечным синдромом
Лечение проводят в стационаре. Назначают постельный режим, полноценную диету с ограничением мясных блюд, но без уменьшения количества поваренной соли. На высоте интоксикации показаны внутривенные вливания гемодеза, 10% раствора глюкозы, раствора Рингера, альбумина, 5% раствора аскорбиновой кислоты. В тяжёлых случаях назначают глюкокортикоиды из расчёта 2-3 мг/кг в сутки преднизолона в 4 приёма, курс составляет 5-7 дней. В олигурическом периоде вводят маннитол, полиглюкин, промывают желудок 2% раствором натрия гидрокарбоната. При нарастающей азотемии и анурии прибегают к экстракорпоральному гемодиализу с помощью аппарата «искусственная почка». При массивных кровотечениях назначают переливания препаратов крови и кровезаменителей. Для предупреждения тромбогеморрагического синдрома вводят гепарин натрия. При угрозе бактериальных осложнений применяют антибиотики.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Геморрагическая лихорадка с почечным синдромом: симптомы и лечение
Геморрагическая лихорадка с почечным синдромом (ГЛПС) представляет собой заболевание инфекционного характера, которое сопровождается выраженной интоксикацией и признаками диабета геморрагического типа. При данной патологии наблюдается поражение внутренних систем и органов, а в частности почек. Встречается ГЛПС довольно редко, отличается тяжелым течением и приводит к развитию разных осложнений, приводящих к затруднению функционирования мочевыделительной системы.
Причины возникновения
Геморрагическая лихорадка с почечным синдромом относится к тому заболеванию, которое может передаться человеку от инфицированных животных, обитающих не только в тропических странах, но также и в лесах нашей родины. Развивается ГПЛС при проникновении в организм человека вируса, который относится к роду Хантаан. Природно-очаговая инфекция не может передаться от одного человека другому. Причиной заражения может быть только инфицированное животное.
Встречается ГЛПС на территории России довольно часто. Для того чтобы заразиться инфекцией бывает достаточно просто сходить в лес, например, на пикник. Среди переносчиков геморрагической лихорадки можно выделить преимущественно мелких грызунов (крыс, мышей, полевок). Распространение инфекции происходит с экскрементами и слюной животных. Вследствие того, что вирус достаточно устойчив в условиях внешней среды, не исключено его оседание вместе с пылью на продукты.
Заражение геморрагической лихорадкой с почечным синдромом происходит следующими путями:
- Воздушно-капельный.
- Алиментарный (употребление загрязненных продуктов).
Подцепить геморрагическую почечную лихорадку можно и на даче, где, как правило, часто обитают мыши. Контактируя с продуктами питания, они инфицируют их. После того как человек употребит в пищу зараженную еду происходит развитие симптоматики заболевания. Следует отметить, что через мышиный укус ГЛПС не передается, в этом случае можно заразиться только столбняком.
Патогенез при ГЛПС
Воротами проникновения инфекции в человеческий организм являются слизистые оболочки, расположенные в области органов пищеварения и в районе респираторного тракта. Реже инфицирование может произойти через кожный покров при наличии на нем характерных повреждений. На месте первичного контакта с инфекцией никаких внешних изменений не происходит. Начальные симптомы заболевания заключаются в вирусемии и интоксикации организма. Вирус, провоцирующий геморрагическую лихорадку с почечным синдромом — вазотропный для которого характерно поражение сосудистых стенок. Данная особенность течения болезни выражается развитием геморрагического синдрома.
Развитие недостаточности при геморрагической лихорадке с почечным синдромом характеризуется иммунологическим фактором. Выраженность тромбогеморрагической симптоматики зависит от тяжести заболевания. После перенесенной инфекционной болезни у человека вырабатывается прочный иммунитет. Поэтому повторное заражение исключается.
Симптоматика ГЛПС
Геморрагическая лихорадка с почечным синдромом после заражения начинает проявляться только спустя 10–35 суток. Возникают симптомы заболевания довольно резко.
Продромальный период
Период продромальных явлений сопровождается острым началом и продолжается на протяжении 1–3 суток. При этом наблюдается повышение субфебрильной температуры до 40 градусов. В редких случаях присоединяется выраженный озноб. Возникает головная боль за исключением области глазных яблок и надбровий. Присоединяется слабость и сухость в полости рта. При этом признаки поражения верхних дыхательных путей отсутствуют. В продромальном периоде возникает симптом «капюшона», при котором кожный покров лица, шеи и плеч становится красным.
Продромальный период сопровождается гиперримированием слизистой зева. При этом инъецированы сосуды в области склер. В некоторых случаях присутствует геморрагическая сыпь на гиперемированных конъюнктивах. Начинается заболевание преимущественно постепенно со слабости, недомоганий и катаральных проявлений со стороны дыхательной системы. Внутренние органы при этом не подвергаются выраженным изменениям. Признаки менингизма возможны только при тяжелых поражениях организма.
Лихорадочный период
Начинается олигурический период с 4 суток после инфицирования и длится на протяжении недели. Субфебрильная температура не понижается 3–4 дня, но после того, как ее показатели уменьшаются, улучшений не наступает, а напротив, отмечаются выраженные ухудшения. Признаками лихорадочного периода являются боли в поясничной области, которые могут иметь различную интенсивность. Через несколько дней появляется рвота, которая возникает не реже 6 раз в сутки. Данный симптом развивается независимо от приема лекарственных препаратов или пищи. При этом может появиться метеоризм и болевой синдром в районе живота. Видимыми симптомами геморрагической лихорадки с почечным синдромом на протяжении лихорадочного периода является гиперемия кожи и слизистых, отечность верхних век и инъецирование сосудов склер.
Тромбогеморрагический период
Этот период характерен только для тех больных, в организме которых инфекция протекает в тяжелой форме. При этом наблюдается чрезмерная ломкость сосудов, появление петехий, кишечных кровотечение и макрогематурии. Примесь крови может появляться в мокроте и рвотных массах. Не исключено кровотечения из носа.
На протяжении тромбогеморрагического периода отмечается развитие поражения почек. При этом возникают следующие симптомы:
- пастозность век;
- одутловатость лица;
- повышение белка в моче до 60 г.
Поражения органов
Период, при котором возникает поражение внутренних органов, сопровождают такие симптомы, как геморрагическая рвота, заторможенность, характерная вялость, головная боль. При этом наблюдается длительная бессонница, боли в районе живота и сухость кожи.
В крови при этом наблюдается увеличение уровня азотистых шлаков. Количество суточной мочи существенно сокращается, а также отмечается снижение ее плотности. Вследствие ГЛПС развивается изогипостенурия, при которой наблюдается увеличение белка, появление свежих эритроцитов, зернистых и гиалиновых цилиндров, а также клеток почечного эпителия.
Полиурический период
Развивается начиная с 9 по 13 сутки после инфицирования. При этом исчезают такие симптомы, как рвота, боли в области живота и головы. Происходит нормализация аппетита и сна, а также увеличивается до 3–4 л суточное количество мочи. Слабость и сухость в ротовой полости сохраняются. Период выздоровления наступает на 20–25 сутки.
Реконвалесценция
Выздоровление длится на протяжении 3–12 месяцев. Для него характерная выраженная астенизация и патологии со стороны почечной системы, особенно при присоединении пиелонефрита. На протяжении полугода может сохраняться полиурия, при которой присутствуют такие симптомы, как сухость ротовой полости и жажда.
Повышение суточной электролитовой экскреции, а также экскреторных и секреторных функций канальцев, наблюдается на протяжении 10 лет после перенесенного заболевания. Развития почечной недостаточности хронической степени при этом не наблюдается.
Следует отметить, что при геморрагической лихорадке с почечным синдромом такие симптомы, как боль в районе поясницы и лихорадочные проявления возникают раздельно. В случае их одновременного проявлении речь идет о таком заболевании, как пиелонефрит. При воспалении почек после снижения температуры отмечается облегчение, а при геморрагической почечной лихорадке этого не происходит. До того как появляются симптомы поражения почек выявить заболевание нелегко. Даже специалисту сложно поставить верный диагноз, так как для определения ГЛПС требуется наблюдение динамики. Именно поэтому специалисты рекомендуют при подозрении на геморрагическую лихорадку посещать врача ежедневно.
Возможные осложнения
ГЛПС достаточно часто вызывает развитие следующих осложнений:
- инфекционный и токсический шок;
- отеки легочных систем;
- внутренние кровотечения.
У многих больных отмечается развитие нервного тика и возникновение непроизвольных движений лицевых мышц. При своевременном лечении ГЛПС не вызывает серьезных осложнений.
Постановка диагноза
Диагностика ГЛПС осуществляется при помощи следующих методов:
- Лабораторно неспецифические и инструментальные способы исследования – биохимия, коагулопатия, иммунолопатия, УЗИ, ЭГДС, ЭКГ и КТ.
- Клинические общие – анализ крови и мочи.
- Гипоизестенурия – проба Земницкого.
- Специфические лабораторные методы – РНИФ, ИФА, ПЦР.
Геморрагическая лихорадка с почечным синдромом является абсолютным показанием к ранней госпитализации в стационар инфекционного или терапевтического типа. Амбулаторное лечение при данном заболевание недопустимо, так как больной должен находиться под постоянным контролем со стороны медперсонала.
Лечение
Медикаментозная терапия
Геморрагическая лихорадка с почечным синдромом требует назначения следующих лечебных препаратов на протяжении 3-5 суток от начала инфицирования:
- Рибавирин (внутривенно).
- Йодофеназон.
- Тилорон.
- Иммуноглобулин донорский специфический и комплексный.
- Свечи Виферон.
- Реаферон (парентерально).
Дозировка медикаментозных препаратов рассчитывается в соответствии с состоянием больного. Специалисты не рекомендуют продолжать лечение более 7 дней. Рибовирин следует использовать в капсулированной форме. Внутривенное введение данного препарата допускается только в тяжелых случаях течения инфекционного заболевания.
Патогенетическое лечение
При геморрагической лихорадке с почечным синдромом возникает необходимость в проведении следующих терапий:
- Дезинтоксикационная – Кокарбоксилаза, полионный раствор и глюкоза вводятся внутривенно.
- Антиоксидантная – назначается Убихинон и витамин Е.
- Ангиопротекторная – применяется рутин, Этамзилат и кальция глюконат.
В обязательном порядке прописывают энтеросорбенты, такие как Энтеросорб и Полифепан. При развитии анурии недопустимо использование Фуросемида. В общеукрепляющих целях при ГЛПС назначают аденозинтрифосфат натрия, Рибоксин, поливитамины и Кокарбоксилазу. После исключения хирургических патологий применяют препараты анальгетического действия для устранения болевого синдрома. При развитии ИТШ назначается интенсивная противошоковая терапия, которая заключается в ведении кристаллоидных и коллоидных растворов.
Диета и соблюдение режима являются значимыми критериями при лечении геморрагической лихорадки с почечным синдромом. Уменьшить сроки нетрудоспособности до 2 месяцев можно при помощи соблюдения врачебных рекомендаций.
Геморрагическая лихорадка с почечным синдромом (ГЛПС) у детей
Что такое Геморрагическая лихорадка с почечным синдромом (ГЛПС) у детей —
Геморрагическая лихорадка с почечным синдромом (ГЛПС) известна под множеством названий – уральская, тульская, ярославская лихорадка, геморрагический нефрозонефрит. Это острая инфекционная болезнь вирусного происхождения, которая проявляется такими симптомами: лихорадка, интоксикация, геморрагические почечные синдромы.
Эпидемиология
Геморрагическая лихорадка с почечным синдромом передается от животного к человеку. Природные очаги заболевания расположены в Казахстане, Восточной Сибири, Забайкалье, на Дальнем Востоке и т. д. Инфекцию переносят полевки, крысы, полевые и лесные мыши и другие мышевидные грызуны.
Между животными инфекция распространяется с гамазовыми клещами и блохами. У мышевидных грызунов инфекция редко протекает с выраженной симптоматикой, часто они переносят болезнь в латентной форме. Вирус выделяется у животных с фекалиями и мочой. Человек заражается, вдыхая пыль с выделениями мышей, а также в случае попадания зараженного материала на поврежденную кожу (даже при микротравмах) или при втирании в неповрежденную кожу. Есть риск заражения при употреблении в пищу зараженных грызунами продуктов, например, овощей, хлеба и т. д.
Ранее считался основным трансмиссивный путь передачи болезни. Но в настоящее время у исследователей возникают сомнения на этот счет, ведутся дискуссии. От человека к человеку инфекция не передается (малая вероятность передачи).
Геморрагическая лихорадка с почечным синдромом у детей случается в виде отдельных случаев, но эпидемические вспышки небольшого размера также случаются.
Поскольку дети младше 7 лет имеют крайне ограниченный контакт с природой, они болеют в редких случаях. Вспышки данного заболевания бывают в детсадах, пионерлагерях, санаториях для детей (которые находятся по близости с лесом).
Самый высокий уровень заболеваемости – ежегодно с мая по ноябрь. На Дальнем Востоке самое большое число заболеваний приходится на май и июль, а вторая волна – в октябре и декабре. Это зависит от миграции грызунов в жилые и хозяйственные помещения и от сельскохозяйственных работ.
Классификация
Геморрагическая лихорадка с почечным синдромом (ГЛПС) проявляется в типичных, стертых и субклинических формах болезни. Различают легкие, среднетяжелые и тяжелые формы – по степени интоксикации, выраженности геморрагического синдрома, степени нарушений почечной функции.
Что провоцирует / Причины Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Возбудитель заболевания геморрагической лихорадки с почечным синдромом (ГЛПС) у детей относится к семейству Bunyavirtdae. Он содержит два специфических вирусных агента, которые носят названия Хантаан и Пиумале. Вирус РНК-содержащий, его диаметр от 80 до 120 нм. Вирус ГЛПС малоустойчив. От 10 до 20 минут он сохраняется при температуре 50 °С.
Патогенез (что происходит?) во время Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Патогенез
Инфекция изначально накапливается эндотелии сосудов и, предположительно, в эпителиальных клетках некоторых органов. Далее вирус разносится по кровотоку, провоцируя начало болезни и проявление симптомов общей интоксикации. Вирус оказывает капилляротоксическое действие. Он повреждает стенки сосудов, негативно сказывается на свертываемости крови, что приводит к тромбогеморраическому синдрому. В разных органах, в особенности в почках, появляются тромбы.
Описанные выше нарушения в тяжелых случаях приводят к кровоизлияниям во внутренние органы и большим полостным кровотечениям. Также вирус оказывает токсическое действие на ЦНС.
Патоморфология
Морфологические изменения обнаруживаются в основном в почках. Они резко увеличиваются, капсула напряжена, иногда образуются разрывы и множественные кровоизлияния.
Микроскопический анализ показывает полнокровие, очаговые отечно-деструктивные изменения сосудистых стенок и пр. процессы в почках. Мочевые канальцы расширены, их просвет заполнен гиалиновыми и зернистыми цилиндрами, собирательные трубки славлены. Для других органов больного ребенка характерно полнокровие, дистрофические изменения, отеки, кровоизлияния и т. д.
Симптомы Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
От 10 до 45 дней проходит прежде чем болезнь начинает проявляться. В среднем инкубационный период при геморрагической лихорадке длится 20 дней. Заболевание проходит циклами, которых четыре. Сначала – лихорадочная стадия, затем олигурическая, полиурическая и завершающая стадия реконвалесценции.
В большинстве случаев для болезни характерно острое начало, температура «подскакивает» до 39 — 41 °С, проявляются общетоксические симптомы, такие как вялость, тошнота и рвота, расстройства сна, заторможенность, анорексия. В первый же день заболевания у ребенка отмечают головные боли, локализирующиеся в лобной и височной областях, вероятны головокружения, жар, небольшой озноб, боль в коленях и мышцах, ломота в теле. Вероятны сильные боли в животе, особенно в области нахождения почек, болезненность при движении глазных яблок.
Симптомы максимально выражены на второй или третий день. Состояние больного характеризуют как тяжелое или очень тяжелое. Характерны тремор языка и пальцев рук, гипертермия, есть вероятность бреда, судорог, галлюцинаций.
Старшие дети могут жаловаться на пелену перед глазами или «мушки». Снижается острота зрения, предметы могут видеться в красных оттенках.
Врачи при осмотре фиксируют одутловатость и гиперемию лица, гиперемию слизистых оболочек зева, инъекцию сосудов конъюнктив и склер (переполненность их кровью). Больной жалуется на жажду и боль в горле.
В разгар проявления симптомов иногда бывает геморрагическая энантема на слизистых оболочках мягкого неба и петехиальная сыпь на коже груди, в подмышечных впадинах, в области шеи и пр. Выглядит она как след от удара хлыста. В некоторых случаях бывают желудочные, маточные и носовые кровотечения.
В первые дни заболевания пульс частый, затем происходит развитие брадикардии, артериальное давление понижается, может случиться даже коллапс или шок. Пальпация живота часто вызывает болезненные ощущения (в верхней части). В 50 случаях из 100 увеличена печень. Стул чаще всего затруднительный, но есть вероятность поносов, периодами с кровью.
Олигурический период у больных геморрагической лихорадкой детей наступает на 3-4 сутки болезни, максимум – на 6-8-е. Температура тела неожиданно «падает», падает также диурез (ребенок мало ходит в туалет), поясничные боли усиливаются. Симптомы интоксикации нарастают, поражения почек становятся все большими, что приводит к ухудшению общего состояния больного.
Анализ мочи показывает протеинурию, гематурию, цилинрурию. Постоянно обнаруживаются почечный эпителий. Относительная плотность мочи снижается.
Начало выздоровления констатируется в полиуритическом периоде, который наступает на 8-12 день с начала болезни. Общее состояние больного ребенка становится лучше, боли в пояснице уменьшаются, рвоты нет. В этом периоде сон и аппетит возвращаются в норму. Диурез усиливается, в сутки у больного может выработаться 3-5 литра мочи.
Реконвалесцентный период длится 3-6 месяцев. Больной выздоравливает медленно, сохраняется общая слабость, диурез восстанавливается также медленными темпами. Постепенно приходит в норму и относительная плотность мочи. В течение полугода или даже года может сохраняться состояние постинфекционной астении.
Во время лихорадочного периода в крови наблюдается кратковременная лейкопения, которая сменяется на лейкоцитоз со сдвигом формулы влево до палочкоядерных и юных форм. Может отмечаться также снижение количества тромбоцитов и появление плазматических клеток, а также анэозинофилия. Соэ в норме или повышена. В крови при острой почечной недостаточности растет уровень остаточного азота, и растет калий, а содержание хлоридов и натрия уменьшается.
Течение геморрагической лихорадки всегда острое. Прогноз благоприятный при легких и среднетяжелых формах геморрагической лихорадки у детей. Тяжелые случаи грозят летальным исходом, к которому приводит кровоизлияние в головной мозг и кору надпочечников, надрыв коркового вещества почек,геморрагический отек легких, азотемическая уремия или острая сердечно-сосудистая недостаточность.
Диагностика Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Диагноз геморрагическая лихорадка с почечным синдромом ставят исходя из проявленной симптоматики: гиперемии лица и шеи, лихорадки, поражения почек, геморрагических высыпаний на плечевом поясе (на вид как след от удара плетью), появления плазматических клеток и лейкоцитоза со сдвигом влево.
Врачи выясняют для постановки диагноза, был бы больной в зоне эпидемических вспышек, есть ли в его доме/квартире грызуны, употреблял ли заболевший ребенок овощи или фрукты со следами укусов грызунов.
Для диагностики геморрагическая лихорадка с почечным синдромом у детей используют лабораторные методы: РИФ, ИФА, реакцию гемолиза куриных эритроцитов и пр.
Проводят дифференциальную диагностику с геморрагическими лихорадками другой этиологии, гриппом, лептоспирозом, острым нефритом, сыпным тифом, сепсисом и прочими схожими заболеваниями.
Лечение Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Лечение геморрагической лихорадки с почечным синдромом у детей проводится в стационаре. Больному ребенку следует соблюдать постельный режим, прописывается диета с ограничением мясного, но с соблюдением нормального количества поваренной соли. На пике болезни прописывают внутривенные вливания 10% раствора глюкозы, раствора Рингера, альбумина, 5% раствора аскорбиновой кислоты.
Врачи назначают при тяжелых случаях кортикостероиды курсом 5-7 суток. При сердечно-сосудистой недостаточности обязателем прием кордиамина, мезатона, при гипертензии — эуфиллина, папаверина. В олигурическом периоде необходим ввод маннитола, полиглюкина, промывания желудка 2% раствором гидрокарбоната натрия.
При нарастающей азотемии и анурии врачи могут назначить экстракорпоральный гемодиализ аппаратом «искусственная почка». При массивных кровотечениях необходимы переливания крови и кровезаменителей. Для предупреждения тромбогеморрагического синдрома вводят гепарин. При угрозе бактериальных осложнений врачи назначают обычно прием антибиотиков.
Профилактика Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей:
Профилактические меры заключаются в уничтожении мышевидных грызунов на территории природных очагов геморрагической лихорадки с почечным синдромом. Также необходимо предупреждение загрязнения продуктов питания и водоисточников экскрементами грызунов, строгое соблюдение санитарно-противоэпидемического режима в домах/квартирах/дачах и вокруг них.
К каким докторам следует обращаться если у Вас Геморрагическая лихорадка с почечным синдромом (ГЛПС) у детей:
Педиатр
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Геморрагической лихорадки с почечным синдромом (ГЛПС) у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Этиотропная терапия геморрагической лихорадки с почечным синдромом Текст научной статьи по специальности «Клиническая медицина»
10. Сомов Т.П., Покровский В.И., Беседнова Н.Н. Псевдотуберкулез. — М.: Медицина, 1990.
11. Юзвик Л.Н., Агапов В.А., Ежинов И.П. // Науч.-производств. конф. «Медико-ветеринарные аспекты листериоза». — Покров, 1993. — С. 23—25.
12. Тартаковский И.С., Малеев В.В., Ермолаева С.А. Листерии: роль в инфекционной патологии человека и лабораторная диагностика. — М. : Медицина, 2002.
13. Farber J.M., Peterkin P.I. // Microbiol. Rev. — 1991. -Vol. 55, No. 3. — P. 476-511.
14. Vazquez-Boland J.A., Kuhn M, Berche P. et al. // Clin. Microbiol. Rev. — 2001. — Vol. 14. — P. 584-640.
Поступила в редакцию 14.05.2008.
DISTRIBUTION OF THE LISTERIA MONOCYTOGENES
IN MICE IN TERRITORY OF PRIMORSKI KRAI
E.A. Zajtseva1, S.A. Ermolaeva2, G.P. Somov1
1 Scientific research institute of epidemiology and microbiology of the Siberian branch of the Russian Academy of Medical Science (Vladivostok), 2 Scientific research institute of epidemiology and microbiology named by N.F.Gamalei, RAMS (Moscow)
Summary — Distribution of bacteria Listeria among mice rodents caught in territory of Primorsky Krai is investigated, and separate factors of pathogenicity of the activator, necessary infections at the certain stages and resulting in persisting it in an organism of rodents are revealed. It is marked, that among the surveyed rodents Listeria have been found out in the field mouse, it is East-Asian mice, red mice. Over the group of animals on a parameter of Listeria infection was dominated with the field mouse (Apodemus agrarius), living on flat territory of Primorsky Krai and among it — L. monocytogenes which is pathogenic for the human and animals was allocated. Researches have shown existence of epizootic process of Listeria in a population of mice rodents in territory of Primorsky Krai which under certain conditions can be a source of an infection.
Key words: Listeria, rodents, factors of pathogenicity, internalin.
Pacific Medical Journal, 2008, No. 2, p. 65—69.
УДК 616.61-008.6-085:[616.98:578.833.29
Ю.Г. Образцов1, А.Ф. Попов2, В.А. Иванис2, Т.В. Кушнарева3
1 Военно-морской клинический госпиталь ТОФ (г. Владивосток), 2 Владивостокский государственный медицинский университет, 3 НИИ эпидемиологии и микробиологии СО РАМН (г. Владивосток)
ЭТИОТРОПНАЯ ТЕРАПИЯ ГЕМОРРАГИЧЕСКОЙ ЛИХОРАДКИ С ПОЧЕЧНЫМ СИНДРОМОМ
Ключевые слова: геморрагическая лихорадка с почечным синдромом, рибавирин, лечение.
У 20 больных с геморрагической лихорадкой с почечным синдромом применена ступенчатая методика терапии ви-разолом (внутривенное введение 16 мг/кг 4 раза в сутки) в течение 3 дней с последующим приемом верорибавирина внутрь (1000 мг в сутки — 5 дней). Начало терапии у всех больных приходилось на 4-5-й дни болезни. У пациентов, получавших виразол, быстрее нормализовалась температура тела, исчезали боли в животе и области поясницы, меньше была продолжительность олигурии, отсутствовал геморрагический синдром. Продолжительность обнаружения РНК хантавируса в крови 20 пациентов, получавших виразол и рибавирин, была меньше, чем у пациентов, не получавших противовирусные препараты. Установлено положительное влияние виразола на иммунопатогенез инфекции, что подтверждено данными уровня цитокинов.
В последние годы все большее признание завоевывает этиотропная терапия вирусных инфекций. Известный противовирусный препарат рибавирин, обладающий широким спектром активности против РНК-и ДНК-содержащих вирусов, используется в терапии острых и хронических рецидивирующих инфекций. Опыт применения рибавирина и его аналогов (вира-зол, рибамидил) у больных геморрагической лихорадкой с почечным синдромом (ГЛПС), ассоциированной с серотипами Хантаан в Китае (1991—1994), Пуумала — в России (1991, 1993, 2000), и хантавирус-ным легочным синдромом, вызванным вирусом Син Номбре в США (1994), показал его эффективность в ранние сроки болезни. Высокую оценку получило рандомизированное плацебоконтролируемое лечение ГЛПС рибавирином в Китае в 1988—1994 гг., когда впервые было установлено быстрое снижение
вирусной нагрузки у 242 больных. Главным показателем эффективности в этом исследовании было статистически значимое снижение летальности (в 7 раз по сравнению с плацебо). Изучена клиническая эффективность препарата: на фоне приема рибавирина отмечалось уменьшение продолжительности лихорадки, олигурии, снижение риска развития геморрагического синдрома. Авторы показали более высокую эффективность при парентеральном введении риба-вирина. J.W. Huggins et al. (1988), Y Zhang et al. (1992), Z.O. Yang et al. (1992), участвуя в этой серии клинических испытаний, проанализировали динамику виремии методами изоляции вируса и определения иммуноглобулин M в непрямом методе флюоресцирующих антител и ELISA [4, 6, 7]. Терапевтический эффект рибавирина заключался в быстром прерывании репликации хантавируса при достижении нагрузочной дозы препарата (33 мг/кг). Подтверждение противовирусной эффективности рибавирина нашло отражение и в результатах недавних исследований W. Severson et al. [5], изучавших механизмы прекращения репликации хантавируса.
В отечественной клинической практике этиотропная терапия ГЛПС не укрепилась, учитывая неэффективность противовирусных препаратов в более поздние сроки болезни, когда госпитализируется большая часть пациентов с тяжелыми формами инфекции и ее исход определяет не вирусная нагрузка, а поли-органная недостаточность и неотложные состояния. Отрицательное отношение к этиотропной терапии подкреплялось мнением о коротком периоде виремии
70
Тихоокеанский медицинский журнал, 2008, № 2
при ГЛПС, трудностью дозирования рибавирина, невозможностью приема препарата внутрь у больных с тяжелым течением инфекции. В последнее десятилетие разработка методов генной диагностики позволила констатировать индикацию РНК хантавируса более продолжительное время (до 15-18-го дня болезни), что диктует необходимость применения противовирусных средств в период разгара болезни [1, 2, 3].
Целью настоящего исследования явился анализ эффективности рибавирина в лечении больных ГЛПС.
В наших исследованиях применена инфузионная форма рибавирина — виразол (ICN Pharmaceuticals, Швейцария) у 20 больных с тяжелой формой ГЛПС, ассоциированной с серотипами Хантаан (16 чел.) и Сеул (4 чел.), а также пероральная форма — верори-бавирин (ЗАО «Верофарм», Россия).
Использовалась ступенчатая методика лечения виразолом (внутривенное введение 16 мг/кг 4 раза в сутки в течение 3 дней с последующим приемом ве-рорибавирина внутрь 1000 мг в сутки — 5 дней). Начало лечения у всех больных приходилось на 4-5-й день болезни. Эффективность лечения оценивали при сравнении динамики клинических синдромов ГЛПС, качественной индикации РНК хантавируса и иммунологических тестов в группе из 20 больных. Контролем послужили 20 пациентов, сопоставимых по возрасту, полу и тяжести ГЛПС, в комплекс традиционной патогенетической терапии которых не были включены препараты рибавирина.
Определение цитокинов в сыворотке крови: фактора некроза опухоли-а (TNF-а), интерлейкинов (IL) 8 и 10, у-интерферона (IFN-y) проводили с использованием специфических реактивов фирмы R&D. Diagnostics Inc. (США) методом сэндвич-варианта твердофазного иммуноферментного анализа согласно прилагаемой инструкции. Учет результатов выполняли с помощью иммуноферментного анализатора Multiscan (Финляндия). Содержание цитокинов в сыворотке крови исследовалось двукратно — в раннюю и позднюю стадии заболевания — с интервалом в 7-10 дней. Расчеты количества цитокинов проводили путем построения калибровочной кривой с помощью компьютерной программы. Количество выражали в пикограммах на миллилитр (пг/мл). Чувствительность применяемых реактивов составляла 1 пкг/мл.
При анализе клинических проявлений у пациентов, получавших виразол, отмечена достоверная позитивная динамика болезни. Гораздо быстрее нормализовалась температура тела, период лихорадки составил 3,3±1,8 дня (в контрольной группе — 5,6±1,9). Уменьшилась по сравнению с контролем и продолжительность некоторых ведущих симптомов: головной боли (5,3±0,4 против 7,9±0,2 дня), рвоты (3,3±1,2 против 7,1±0,5 дня). Быстрее исчезали боли в животе и области поясницы (3,5±1,1 против 5,5±1,0 дня). Характерным было отсутствие прогрессирования геморрагического синдрома и угрожающих массивных кровотечений. Очевидной оказалась и динамика острой почечной
недостаточности. Так, в опытной группе не зарегистрирована анурия, меньше была продолжительность олигурии (1,8±0,4 против 3,4±0,6 дня). Картина ультразвукового исследования почек через неделю после начала терапии показала более ускоренные темпы уменьшения отека паренхимы почек у пролеченных виразолом пациентов (1,2±0,1 и 0,5±0,3 см), причем ни в одном случае не потребовался гемодиализ. Несмотря на почти одинаковую продолжительность нарастания азотемии, максимальные уровни мочевины и креати-нина сыворотки крови были достоверно ниже у больных опытной группы (уровень мочевины — 16,5±1,2 против 21,2±1,05 ммоль/л в контроле). Характерно, что с началом терапии виразолом увеличение уровня кре-атинина (в отличие от мочевины) не наблюдалось ни у одного больного. Достоверные различия в величине показателей зарегистрированы в отношении аланино-вой трансаминазы, характеризующей цитолитические процессы в печени (40,8±1,2 против 48,0±2,1 ммоль/л в контроле). Уровень же аспартатаминотрансферазы не зависел от варианта лечения и был сходен в обеих группах пациентов. Данные гемостезиограммы, в том числе и по количеству тромбоцитов, существенных различий в показателях двух групп не выявили.
Продолжительность обнаружения РНК хантави-руса у 20 пациентов, получавших виразол и рибави-рин, была меньше, чем у пациентов без включения в комплекс терапии противовирусных средств. Так, на фоне парентерального введения виразола через 1—2 дня РНК вируса обнаруживалась у 12 из 20 больных (62%) в отличие от контрольной группы, в которой РНК выявлялась в 85% наблюдений — у 17 из 20 больных. В среднем РНК в опытной группе обнаруживалась до 4-5-го дня болезни, в контрольной группе до 8-9-го дня (табл. 1).
Наиболее впечатляющие доказательства влияния виразола на иммунопатогенез ГЛПС получены при исследовании уровня цитокинов, от профиля которых зависит тип иммунного ответа и, следовательно, функции активируемых эффекторных клеток (табл. 2). Уровни провоспалительных TNF-a и 1КК-у в обеих группах исходно (на 5-7-й дни болезни) отличались противоположными значениями. Так, уровень TNF-a превысил показатели нормы в 15 раз, предполагая процессы цитотоксичности, прокоагулянтности и активизации эндотелиальных клеток к адгезии. Содержание 1КК-у главного активатора макрофагов, напротив, было снижено в 7 раз, что показывает преобладание преимущественно гуморального типа иммунного ответа.
Через 8 дней лечения данные показатели значительно отличались в опытной и контрольной группах. Так, уровень TNF-a на фоне этиотропной терапии снизился вдвое, а в контрольной сохранялся высоким. Это подтверждает значение вирусного фактора в патогенезе системных сосудистых эффектов TNF-a: повышения проницаемости клеточных мембран и цитотоксичности к инфицированному сосудистому эндотелию. Динамика ^-10 также была позитивной в опытной группе
Таблица 1
Обнаружение РНКхантавируса у больных ГЛПС с учетом противовирусной терапии
Сроки обнаружения РНК Кол-во больных, абс.
хантавируса, дни опыт контроль
Исходно 20 20
После 1—2 12 17
После 3—4 3 12
После 5—6 2 11
После 7—10 0 б
После 11—14 0 2
После 15—18 0 0
После 19—20 0 0
Таблица 2
Уровень цитокинов в сыворотке крови больных ГЛПС при противовирусной терапии (М±т), пг/мл
Цитокин Норма До лечения (обе группы) После лечения
опыт контроль
TNF-a 4,2±1,2 б1,5±0,841 31,8±2,91, 2 48,1±4,91, 2, 3
IFN-Y 14,3±1,7 2,01± 0,501 3,1±0,41 2,9±0,21
IL-10 13,9±0,7 118,б±4,401 83,9±0,911, 2 105,б±0,851, 2, 3
FL N— 1 0,9±0,01 59,0±0,031 27,0б±0,91, 2 Зб,4±0,51, 2, 3
1 Разница по сравнению с нормой статистически значима.
2 Разница до и после лечения статистически значима.
3 Разница с опытом после лечения статистически значима.
пациентов, где уровень цитокина после лечения снизился достоверно больше, чем в контроле.
Динамика очень низких уровней №N-7, напротив, в обеих группах наблюдения статистически не различалась, что свидетельствует о сохранении нарушений клеточного звена иммунного ответа на фоне этиотропной терапии, что, вероятно, связано со снижением функциональной активности Т-лим-фоцитов — продуцентов 1КК-у. Иммунорегулятор-ный коэффициент ^-10ДКК-у, благодаря усилению продукции ^-10, после лечения у больных опытной группы оказался вдвое ниже исходных значений в отличие от контрольной группы. Это демонстрирует реальный дефицит №N-7, несмотря на проведенное этиотропное лечение (табл. 2).
Таким образом, зарегистрирована эффективность виразола при тяжелом течении ГЛПС как по клиническим (уменьшение выраженности токсикоза и почечной недостаточности), так и вирусологическим (быстрое снижение виремии) показателям. Установлено также положительное влияние препарата на иммунологические показатели. Больные с легкими формами ГЛПС независимо от этиологического агента не нуждаются в противовирусной терапии, что согласуется с отсутствием выраженных изменений в клинико-лабораторных показателях и иммунном ответе. Больным со среднетяжелыми формами Сеул-инфекции также не показана противовирусная тера-
пия. В отношении больных с тяжелой формой Сеул-инфекции подход к противовирусной терапии должен быть индивидуальным, с учетом преморбидного фона и фазы течения. Пациенты со среднетяжелыми формами ГЛПС, ассоциированной с вирусом Ханта-ан, в ранней фазе заболевания нуждаются в противовирусной терапии при наличии критериев прогноза тяжелого течения и, безусловно, всем больным с тяжелыми формами болезни показана противовирусная терапия [1].
Литература
1. Иванис В.А. Иммунопатогенез, клиника, иммунокорригирующая терапия геморрагической лихорадки с почечным синдромом в регионе циркуляции разных се-ротипов хантавирусов : дис. … д-ра мед. наук. — Владивосток, 2004.
2. Образцов Ю.Г. Геморрагическая лихорадка с почечным синдромом у военнослужащих в Приморском крае (клинико-эпидемиологическая характеристика и возможность этиотропной терапии) : дис. … канд. мед. наук. — Санкт-Петербург, 2005.
3. Слонова Р.А. Геморрагическая лихорадка с почечным синдромом на юге Дальнего Востока России (вирусологические и эколого-эпидемиологические аспекты) : дис. … д-ра мед. наук. — М., 1993.
4. Huggins J.W., Kim G.R., Brand O.M. // Proceedings of Int. Symp.on Hemorrhagic Fever with renal syndrome. -Hubei (China), 1988. — P. 74.
5. Severson W.E., Schmaljohn C.S., Javadian A. et al. // J. Virol. — 2003. — Vol. 77, No. 1. — P. 481-488.
6. Yang W., Bai X., Zhang W. // 2nd Int. Conf.on Hemorrhagic Fever with Renal Syndrome : abstracts. — Beijing (China), 1992. — P. 48.
7. Zhang T.M., Huggins J.W. Jang Z.Q., et al. // 2nd Int. Conf.on Hemorrhagic Fever with Renal Syndrome : abstracts. — Beijing (China), 1992.-P. 157.
Поступила в редакцию 14.05.2008.
ETHIOLOGIC THERAPY OF THE HEMORRHAGIC FEVER WITH NEPHRITIC SYNDROME
Yu.G.Obraztsov1, A.F.Popov2, V.A.Ivanis2, T.V. Kushnareva3 1 Pacific Navy Hospital (Vladivostok), 2 Vladivostok state medical university, 3 Scientific research institute of epidemiology and microbiology of the Siberian branch of the Russian Academy of Medical Science (Vladivostok)
Summary — At 20 patients with the hemorrhagic fever with nephritic syndrome the step technique of virazol therapy (intravenous introduction of 16 mg/ kg 4 times day) within 3 days with the subsequent veroribavirin per os of (1000 mg day — 5 days) is applied. The beginning of therapy at all patients was in 4th-5th day of illness. At the patients receiving virazol, the body temperature was faster normalized, stomach pain disappeared, there was less oliguria duration, hemorrhagic syndrome was absent. Duration of RNA detection of hantavirus infection in blood of 20 patients receiving virazol and ribavirin, was less, than at patients not receiving antiviral medications. Positive influence of virazol on immuno-pathogenesis of the infections that is confirmed with the data of a cytokine level is found.
Key words: the hemorrhagic fever with nephritic syndrome, ribavirin, treatment.
Pacific Medical Journal, 2008, No. 2, p. 69—71.
CDC — Геморрагическая лихорадка с почечным синдромом (HFRS)
Что такое геморрагическая лихорадка с почечным синдромом?
Геморрагическая лихорадка с почечным синдромом (ГЛПС) — это группа клинически схожих заболеваний, вызываемых хантавирусами из семейства Bunyaviridae. HFRS включает такие заболевания, как корейская геморрагическая лихорадка, эпидемическая геморрагическая лихорадка и эпидемическая нефропатия. К вирусам, вызывающим HFRS, относятся вирусы Хантаан, Добрава, Сааремаа, Сеул и Пуумала.
Где находится HFRS?
HFRS встречается по всему миру.Вирус Хаантан широко распространен в Восточной Азии, особенно в Китае, России и Корее. Вирус Пуумала обнаружен в Скандинавии, Западной Европе и Западной России. Вирус Добрава встречается в основном на Балканах, а вирус Сеула встречается во всем мире. Сааремаа находится в Центральной Европе и Скандинавии. В Америке хантавирусы вызывают другое заболевание, известное как хантавирусный легочный синдром.
Как люди заражаются HFRS?
Хантавирусы переносятся и передаются грызунами.Люди могут заразиться этими вирусами и развить HFRS после контакта с аэрозольной мочой, пометом или слюной инфицированных грызунов или после контакта с пылью из их гнезд. Передача может также произойти, когда инфицированная моча или другие материалы попадают непосредственно в поврежденную кожу или на слизистые оболочки глаз, носа или рта. Кроме того, люди, работающие с живыми грызунами, могут подвергаться воздействию хантавирусов через укусы грызунов инфицированных животных. Передача от одного человека к другому может происходить, но крайне редко.
Какие грызуны переносят хантавирусы, вызывающие HFRS у людей?
Грызуны — естественный резервуар для хантавирусов. Известные носители включают полосатую полевую мышь ( Apodemus agrarius ), резервуар для вирусов Сааремаа и Хантаан; коричневая или норвежская крыса ( Rattus norvegicus ), резервуар для сеульского вируса; рыжая полевка ( Clethrionomys glareolus ), резервуар вируса Пуумала; и желтошеей полевой мыши ( Apodemus flavicollis ), которая является переносчиком вируса Добрава.
Каковы симптомы ГЛПС?
Симптомы ГЛПС обычно развиваются в течение 1-2 недель после контакта с инфекционным материалом, но в редких случаях для их развития может потребоваться до 8 недель. Первоначальные симптомы начинаются внезапно и включают сильные головные боли, боли в спине и животе, лихорадку, озноб, тошноту и нечеткость зрения. У людей может быть покраснение лица, воспаление или покраснение глаз или сыпь. Более поздние симптомы могут включать низкое кровяное давление, острый шок, сосудистую недостаточность и острую почечную недостаточность, что может вызвать серьезную перегрузку жидкостью.Тяжесть заболевания зависит от вируса, вызывающего инфекцию. Вирусные инфекции Хантаан и Добрава обычно вызывают тяжелые симптомы, тогда как вирусные инфекции Сеула, Сааремаа и Пуумала обычно более умеренные. Полное выздоровление может занять недели или месяцы.
Как диагностируется ГЛПС?
Несколько лабораторных тестов используются для подтверждения диагноза HFRS у пациентов с клиническим анамнезом, совместимым с этим заболеванием. У таких пациентов определяется наличие ГЛПС, если у них есть положительные результаты серологических тестов на хантавирусную инфекцию, наличие антигена хантавируса в ткани при иммуногистохимическом окрашивании и исследовании под микроскопом или наличие последовательностей РНК хантавируса в крови или ткани.
Как лечится ГЛПС?
Поддерживающая терапия — это основа лечения пациентов с хантавирусными инфекциями. Уход включает тщательный контроль уровня жидкости (гидратация) и электролитов (например, натрия, калия, хлорида) у пациента, поддержание правильного уровня кислорода и артериального давления и соответствующее лечение любых вторичных инфекций. Для устранения тяжелой перегрузки жидкостью может потребоваться диализ. Было показано, что внутривенный рибавирин, противовирусный препарат, снижает заболеваемость и смертность, связанные с HFRS, если его использовать на очень ранней стадии заболевания.
Является ли HFRS смертельным?
В зависимости от того, какой вирус вызывает HFRS, смерть наступает от менее 1% до 15% пациентов. Летальность колеблется от 5 до 15% для HFRS, вызванной вирусом Hantaan, и менее 1% для болезни, вызванной вирусом Puumala.
Как предотвратить ГЛПС?
Борьба с грызунами — это основная стратегия предотвращения хантавирусных инфекций. Популяции грызунов вблизи человеческих сообществ следует контролировать, а грызунов не допускать в дома.Людям следует избегать контакта с мочой, пометом, слюной и материалами для гнезд грызунов, а при уборке территорий, зараженных грызунами, следует соблюдать описанные ниже меры безопасности.
Вспышка сеульского вируса в США и Канаде в 2017 г.
CDC помогал работникам здравоохранения расследовать вспышку вирусной инфекции в Сеуле, которая заразила 17 человек, и обнаружила 31 зараженную крысиную в 11 штатах, включая Колорадо, Джорджия, Иллинойс, Айову, Миннесоту, Миссури, Пенсильванию, Южную Каролину, Теннесси, Юту и Висконсин.Исследования CDC и партнерских государственных и местных департаментов здравоохранения показали, что потенциально инфицированные грызуны могли быть распространены или получены в Колорадо, Делавэре, Джорджии, Иллинойсе, Айдахо, Айове, Миннесоте, Миссури, Нью-Джерси, Пенсильвании, Южной Каролине, Теннесси, Юте, и Висконсин.
Исследование включало тестирование на крысах и людях. В дополнение к тестированию, предоставленному CDC для крыс и людей, связанных с крысами с подтвержденными инфекциями, было также доступно коммерческое тестирование для крыс.При первоначальной оценке тестовые наборы, разработанные коммерческими лабораториями IDEXX и Charles River Laboratories *, дали результаты с той же точностью, что и тест CDC.
В рамках программы мониторинга здоровья владельцы и заводчики крыс могут захотеть проверить инфекционный статус крысы перед тем, как принять новых животных в существующие колонии.
Рекомендуемая литература
Хан А, Ксиазек Т.Г., Петерс С.Дж. Вирусные геморрагические лихорадки. Семинары по детским инфекционным болезням 1997; 8 (Приложение 1): 64-73 .
Линдерхольм М., Элгх Ф. Клинические характеристики хантавирусных инфекций на евразийском континенте. Актуальные темы микробиологии и иммунологии . 2001; 256: 135-51.
Питерс CJ. Вирусные геморрагические лихорадки. Вирусный патогенез . Нью-Йорк: Lippincott-Raven Publishers, 1997, 779-94.
Питерс С.Дж., Симпсон Г.Л., Леви Х. Спектр хантавирусной инфекции: геморрагическая лихорадка с почечным синдромом и хантавирусный легочный синдром. Annual Review of Medicine 1999; 50: 531-45 .
Schmaljohn C, Hjelle B. Хантавирусы: глобальная проблема болезней. Новые инфекционные заболевания 1997; 3: 95-104 .
.
Рибавирин от геморрагической лихорадки с почечным синдромом — Просмотр полного текста
Геморрагическая лихорадка с почечным синдромом (HFRS) вызывается вирусами рода Hantavirus семейства Bunyaviridae. Существует четыре известных хантавируса, вызывающих HFRS: вирусы Hantaan, Seoul, Puumala и Dobrava. HFRS передается при контакте с хронически инфицированными грызунами-хозяевами, чаще всего при вдыхании инфицированных экскрементов грызунов. Геморрагическая лихорадка с почечным синдромом клинически характеризуется триадой лихорадки, кровотечения и почечной недостаточности.ГЛПС обычно состоит из пяти последовательных, но часто перекрывающихся клинических фаз: лихорадочная, гипотензивная, олигурическая, диуретическая и выздоравливающая. Операции Министерства обороны привели к размещению персонала в Европе и Юго-Восточной Азии, районах, эндемичных по HFRS, вирусной геморрагической лихорадке. Было показано, что раннее начало терапии внутривенным введением рибавирина является эффективным средством лечения HFRS. Поэтому важно начинать терапию на основании клинического диагноза, соответствующего вирусной геморрагической лихорадке, и эпидемиологического анамнеза риска контакта с хантавирусом.Рибавирин представляет собой аналог нуклеозида (гуанозина), обладающий активностью против широкого спектра вирусов рибонуклеиновой кислоты и дезоксирибонуклеиновой кислоты. Механизм действия полностью не определен. Этот механизм может быть связан с изменением пулов клеточных нуклеотидов и образованием вирусной информационной РНК, но недавние данные предполагают, что механизм рибавирина при ГЛПС может служить мутагеном РНК-вируса, приводящим к ошибке «катастрофы вымирания» в результате включение в геном вирусной РНК.
Рибавирин лицензирован в США в форме аэрозоля для лечения тяжелых инфекций нижних дыхательных путей у детей и в виде перорального препарата в сочетании с рекомбинантным интерфероном альфа для лечения хронической инфекции гепатита С.Рибавирин для внутривенного введения не лицензирован в США. Рибавирин внутривенно для лечения ГЛПС используется в соответствии с IND 16666.
Это открытое исследование фазы 2 безопасности внутривенного лечения рибавирином у пациентов с геморрагической лихорадкой и почечным синдромом (HFRS), госпитализированных в 121-ю больницу боевой поддержки, Сеул, Республика Корея. В исследовании также будет отслеживаться заболеваемость и смертность субъектов с HFRS, которые получают внутривенное лечение рибавирином. В исследуемую популяцию будут входить все субъекты с вероятным или подозреваемым клиническим диагнозом ГЛПС в возрасте не менее 18 лет (17 лет, если действующий военный), но не старше 65 лет.Исследователи намерены лечить всех лиц с предварительным диагнозом ГЛПС (и в течение 7 дней от начала заболевания) и соответствующих критериям включения 7-дневным курсом внутривенного введения рибавирина и 28-60-дневным периодом наблюдения после первой дозы. Рибавирин. В дополнение к лечению рибавирином всем субъектам будет предоставлена стандартная поддерживающая и симптоматическая помощь в соответствии с клиническим заключением лечащих врачей или консультантов, которые осуществляют уход за субъектом в больнице 121 CSH. До 50 субъектов потенциально могут быть включены в пятилетний период с ожидаемым набором 0-5 субъектов в год, но это число может быть больше (от 10 до 20 человек в год), если произойдет вспышка HFRS.Конкретные критерии включения / исключения / относительного исключения являются частью протокола. Процедуры безопасности, необходимые в течение 7 дней лечения, включают непрерывный кардиологический мониторинг, ежедневную лабораторную работу, медицинские осмотры и показатели жизненно важных функций.
.

 Зуд кожи мошонки
Зуд кожи мошонки Симптомы кожного зуда в яичках
Симптомы кожного зуда в яичках С другой стороны, нельзя исключить, что ЭТ может быть дебютным синдромом того или иного нейродегенеративного заболевания.
С другой стороны, нельзя исключить, что ЭТ может быть дебютным синдромом того или иного нейродегенеративного заболевания. Наблюдение выдающегося отечественного невролога Л.С. Минора, считавшего, что семьи больных с тремором отличаются повышенной плодовитостью и большим количеством долгожителей (status macrobioticus multiparus), в последующих исследованиях также подтвердить не удалось, по крайней мере, в большинстве случаев.
Наблюдение выдающегося отечественного невролога Л.С. Минора, считавшего, что семьи больных с тремором отличаются повышенной плодовитостью и большим количеством долгожителей (status macrobioticus multiparus), в последующих исследованиях также подтвердить не удалось, по крайней мере, в большинстве случаев.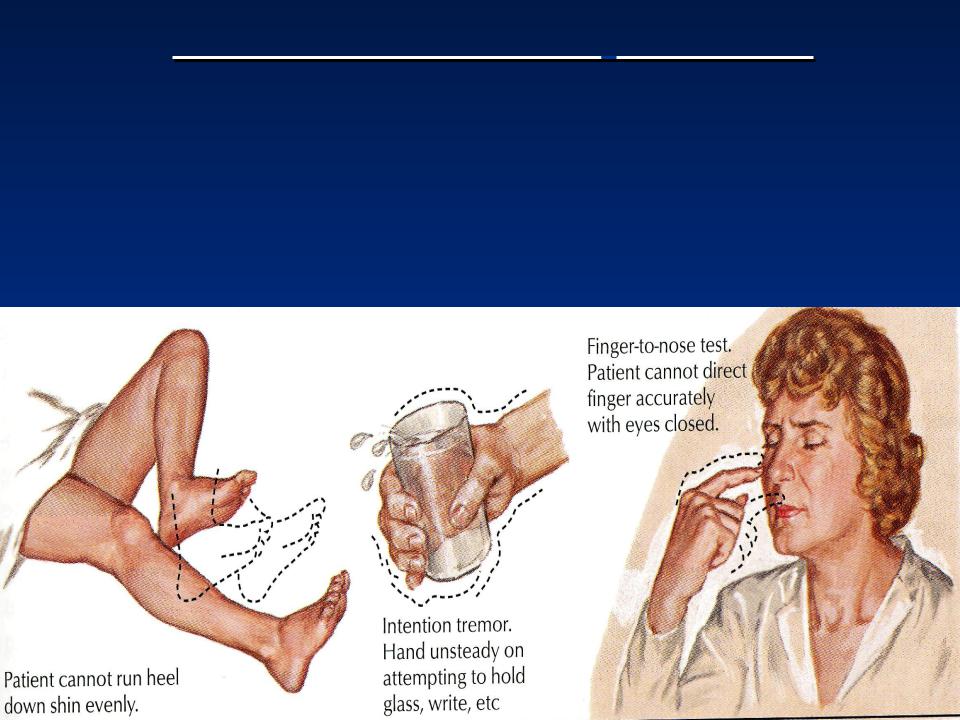 Терапия может включать методы физического воздействия, поведенческие психотерапевтические вмешательства, изменение образа жизни, медикаментозное и хирургическое лечение. Терапия эссенциального тремора является симптоматической, она не приводит к излечению, не предотвращает и не замедляет темп прогрессирования заболевания. В тех случаях, когда пациент не имеет функциональных или психосоциальных нарушений, лечения не требуется [40].
Терапия может включать методы физического воздействия, поведенческие психотерапевтические вмешательства, изменение образа жизни, медикаментозное и хирургическое лечение. Терапия эссенциального тремора является симптоматической, она не приводит к излечению, не предотвращает и не замедляет темп прогрессирования заболевания. В тех случаях, когда пациент не имеет функциональных или психосоциальных нарушений, лечения не требуется [40]. п. К методам физического воздействия относят использование специальных ортезов, с помощью которых можно ограничить амплитуду движений лучезапястного сустава [40, 41].
п. К методам физического воздействия относят использование специальных ортезов, с помощью которых можно ограничить амплитуду движений лучезапястного сустава [40, 41]. Чаще всего дозировка варьирует от 80 до 320 мг/сут (в 2—3 приема). Наиболее удобен препарат с длительным высвобождением, но он не зарегистрирован в России. На начальных стадиях заболевания пропранолол можно принимать не постоянно, а эпизодически, например при посещении публичных мест или перед выступлением. В этих случаях особенно удобны препараты пролонгированного действия. Пропранолол может быть также использован для лечения тремора головы при Э.Т. Побочные эффекты встречались у 12—66% пациентов и были представлены головокружением, усталостью, брадикардией, ослаблением внимания. Механизм антитреморного действия пропранолола остается неизвестным. Предполагают, что он может быть связан как с периферическим действием (на β2-адренорецепторы мышц), так и с центральным действием препарата (возможно, с усилением ГАМКергической передачи). Пропранолол эффективен примерно у 75% больных, однако только у небольшой части из них он способен полностью или почти полностью подавить тремор. Относительными противопоказаниями к его назначению являются: сердечная недостаточность (в фазе декомпенсации или субкомпенсации), атриовентрикулярная блокада 2—3-й степени, тяжелая бронхиальная астма, инсулинзависимый сахарный диабет.
Чаще всего дозировка варьирует от 80 до 320 мг/сут (в 2—3 приема). Наиболее удобен препарат с длительным высвобождением, но он не зарегистрирован в России. На начальных стадиях заболевания пропранолол можно принимать не постоянно, а эпизодически, например при посещении публичных мест или перед выступлением. В этих случаях особенно удобны препараты пролонгированного действия. Пропранолол может быть также использован для лечения тремора головы при Э.Т. Побочные эффекты встречались у 12—66% пациентов и были представлены головокружением, усталостью, брадикардией, ослаблением внимания. Механизм антитреморного действия пропранолола остается неизвестным. Предполагают, что он может быть связан как с периферическим действием (на β2-адренорецепторы мышц), так и с центральным действием препарата (возможно, с усилением ГАМКергической передачи). Пропранолол эффективен примерно у 75% больных, однако только у небольшой части из них он способен полностью или почти полностью подавить тремор. Относительными противопоказаниями к его назначению являются: сердечная недостаточность (в фазе декомпенсации или субкомпенсации), атриовентрикулярная блокада 2—3-й степени, тяжелая бронхиальная астма, инсулинзависимый сахарный диабет. У значительной части больных, особенно пожилых, из-за побочного действия дозу препарата не удается поднять до эффективной.
У значительной части больных, особенно пожилых, из-за побочного действия дозу препарата не удается поднять до эффективной. Но сам фенобарбитал, хотя и способен уменьшать тремор, оказывает значительно менее выраженное действие, чем примидон. Возможна комбинация пропранолола и примидона, которая эффективна у части больных, недостаточно реагирующих на монотерапию каждым из препаратов.
Но сам фенобарбитал, хотя и способен уменьшать тремор, оказывает значительно менее выраженное действие, чем примидон. Возможна комбинация пропранолола и примидона, которая эффективна у части больных, недостаточно реагирующих на монотерапию каждым из препаратов.

 Каждая процедура сопровождается определенным риском осложнений [46]. Предпочтительнее более безопасная стимуляция, к тому же некоторые ее неблагоприятные эффекты могут быть нивелированы со временем или в результате регулирования параметров настройки стимулятора. Стимуляция не показана для лечения аксиального тремора (головы и голосовых связок). При асимметричном треморе с соответствующей стороны возможна таламотомия, но с двух сторон в виду угрозы побочных эффектов она не допускается. Нет достаточных доказательств долгосрочной эффективности таламотомии с использованием гамма-ножа. Перспективный нейрохирургический метод — ультразвуковая таламотомия под МРТ-контролем [48—50]. В целом для определения эффективности и безопасности хирургического лечения ЭТ необходимы дополнительные проспективные контролируемые исследования. Алгоритм лечения ЭТ представлен на рисунке.
Каждая процедура сопровождается определенным риском осложнений [46]. Предпочтительнее более безопасная стимуляция, к тому же некоторые ее неблагоприятные эффекты могут быть нивелированы со временем или в результате регулирования параметров настройки стимулятора. Стимуляция не показана для лечения аксиального тремора (головы и голосовых связок). При асимметричном треморе с соответствующей стороны возможна таламотомия, но с двух сторон в виду угрозы побочных эффектов она не допускается. Нет достаточных доказательств долгосрочной эффективности таламотомии с использованием гамма-ножа. Перспективный нейрохирургический метод — ультразвуковая таламотомия под МРТ-контролем [48—50]. В целом для определения эффективности и безопасности хирургического лечения ЭТ необходимы дополнительные проспективные контролируемые исследования. Алгоритм лечения ЭТ представлен на рисунке. На сегодняшний день лишь мемантин способен улучшать когнитивные функции, одновременно уменьшая дрожание, хотя для подтверждения этого также необходимы дополнительные исследования.
На сегодняшний день лишь мемантин способен улучшать когнитивные функции, одновременно уменьшая дрожание, хотя для подтверждения этого также необходимы дополнительные исследования. Распространенность: 0,4–3,9% в популяции.
Распространенность: 0,4–3,9% в популяции. Гипокинезия, дистония — в 20%. Характерно изменение почерка (буквы крупные, заостренные, угловатые, с волнистыми контурами, не соединены между собой).
Гипокинезия, дистония — в 20%. Характерно изменение почерка (буквы крупные, заостренные, угловатые, с волнистыми контурами, не соединены между собой).
 Режим дозирования: внутрь, в начальной дозе 40 мг 2–3 раза в сутки; при необходимости дозу постепенно увеличивают до 160 мг/сут.
Режим дозирования: внутрь, в начальной дозе 40 мг 2–3 раза в сутки; при необходимости дозу постепенно увеличивают до 160 мг/сут. 05
05 Ко второму относится постуральный (тремор позы) и кинетический.
Ко второму относится постуральный (тремор позы) и кинетический.
 У детей ЛОР-заболевания распространяются на нижние дыхательные пути, минуя пазухи носа, и поражают горло – пазухи у детей не сформированы и гайморит появляется редко.
У детей ЛОР-заболевания распространяются на нижние дыхательные пути, минуя пазухи носа, и поражают горло – пазухи у детей не сформированы и гайморит появляется редко. при значительном увеличении аденоидов или ухудшении состояния, связанном с нарушением строения носовой перегородки, могут потребоваться оперативные вмешательства.
при значительном увеличении аденоидов или ухудшении состояния, связанном с нарушением строения носовой перегородки, могут потребоваться оперативные вмешательства.
 Если болезнь не лечат или применяют неправильные методы, она переходит в хроническую форму.
Если болезнь не лечат или применяют неправильные методы, она переходит в хроническую форму.

 Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача. препаратов(с одной стороны)
препаратов(с одной стороны) форм
форм Эти препараты не являются безобидными для человека, поэтому не всегда их применение оправдано.
Эти препараты не являются безобидными для человека, поэтому не всегда их применение оправдано. Они останавливают размножение бактерий, но полностью микроорганизмы не уничтожают, эту функцию должна выполнять иммунная система.
Они останавливают размножение бактерий, но полностью микроорганизмы не уничтожают, эту функцию должна выполнять иммунная система. Эта группа препаратов наиболее безопасна. Макролиды можно использовать на протяжении длительного времени, они разрешены для лечения детей раннего возраста, беременных и кормящих женщин, а также пациентов с аллергией на пенициллины и цефалоспорины. Наиболее популярны препараты – Эритромицин и Азитромицин.
Эта группа препаратов наиболее безопасна. Макролиды можно использовать на протяжении длительного времени, они разрешены для лечения детей раннего возраста, беременных и кормящих женщин, а также пациентов с аллергией на пенициллины и цефалоспорины. Наиболее популярны препараты – Эритромицин и Азитромицин. Тяжелые острые и хронические формы этой болезни лечатся антибиотиками, средние и легкие можно вылечить другими препаратами.
Тяжелые острые и хронические формы этой болезни лечатся антибиотиками, средние и легкие можно вылечить другими препаратами.


 Современная разработка позволяет рассекать и удалять ткани без температурного воздействия на область проведения оперативного вмешательства. Такой подход улучшает самочувствие пациента в послеоперационном периоде.
Современная разработка позволяет рассекать и удалять ткани без температурного воздействия на область проведения оперативного вмешательства. Такой подход улучшает самочувствие пациента в послеоперационном периоде. Состояние пациента в послеоперационном периоде значительно улучшается и выздоровление наступает скорее. Пациент через 2–3 дня может вернуться к привычному образу жизни.
Состояние пациента в послеоперационном периоде значительно улучшается и выздоровление наступает скорее. Пациент через 2–3 дня может вернуться к привычному образу жизни.
 Без этого мембрана просто лопнет, если произойдет резкое повышение давления воздуха или внезапный взрыв звука.
Без этого мембрана просто лопнет, если произойдет резкое повышение давления воздуха или внезапный взрыв звука. ЛОР-расстройство — это любое заболевание, которое поражает эти области тела.
ЛОР-расстройство — это любое заболевание, которое поражает эти области тела. Это особенно применимо к состояниям, связанным с инфекциями. Если инфекция повреждает структуры внутри уха, это может привести к потере слуха на всю жизнь. Потеря слуха также является одним из симптомов, связанных с ЛОР-проблемой. Воспаление слуховых проходов может ограничить передачу звука.Воспаление органов, связанных с ухом, также может вызвать потерю слуха. ЛОР-специалисты обычно оснащены устройствами, которые могут проверить слух человека.
Это особенно применимо к состояниям, связанным с инфекциями. Если инфекция повреждает структуры внутри уха, это может привести к потере слуха на всю жизнь. Потеря слуха также является одним из симптомов, связанных с ЛОР-проблемой. Воспаление слуховых проходов может ограничить передачу звука.Воспаление органов, связанных с ухом, также может вызвать потерю слуха. ЛОР-специалисты обычно оснащены устройствами, которые могут проверить слух человека.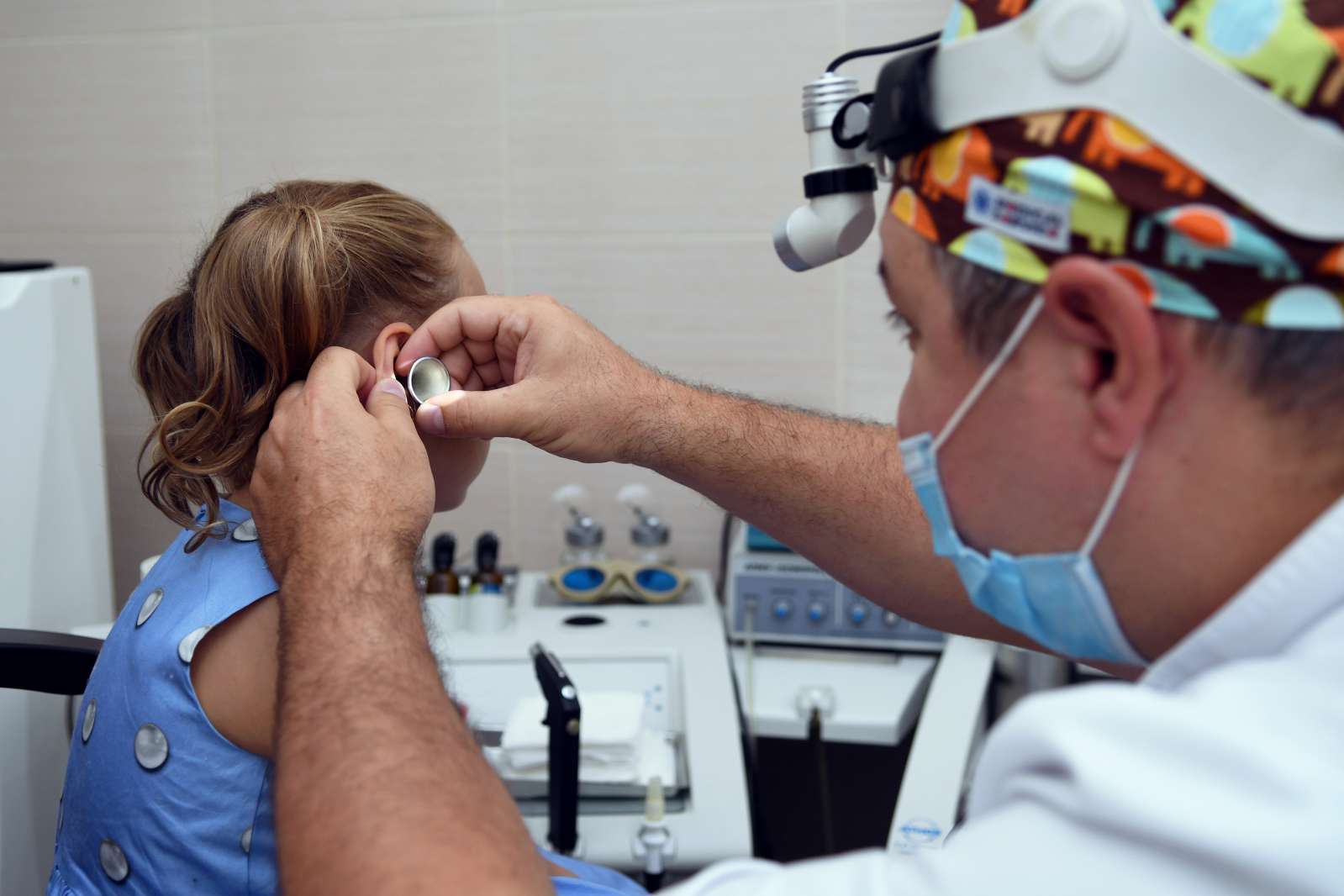 Это потому, что рот и нос постоянно контактируют с воздухом, который проходит через эти области. Инфекция, передающаяся воздушно-капельным путем, обычно вызывает такие симптомы, как кашель и чихание. Люди, страдающие воздушно-капельными инфекциями, будут испытывать скопление слизи в носовых ходах и пазухах. Это способ организма улавливать инфекционные материалы, которые затем могут быть выведены из организма.Блокировка слизи может вызвать раздражение у человека. Люди, страдающие этим заболеванием, могут испытывать головные боли, боли в ушах и общее недомогание. Если инфекция более серьезна, человек может также страдать от лихорадки и болей в теле.
Это потому, что рот и нос постоянно контактируют с воздухом, который проходит через эти области. Инфекция, передающаяся воздушно-капельным путем, обычно вызывает такие симптомы, как кашель и чихание. Люди, страдающие воздушно-капельными инфекциями, будут испытывать скопление слизи в носовых ходах и пазухах. Это способ организма улавливать инфекционные материалы, которые затем могут быть выведены из организма.Блокировка слизи может вызвать раздражение у человека. Люди, страдающие этим заболеванием, могут испытывать головные боли, боли в ушах и общее недомогание. Если инфекция более серьезна, человек может также страдать от лихорадки и болей в теле. Воздействие слишком громких звуков, особенно внезапных взрывов звука, может вызвать структурные повреждения ушей.
Воздействие слишком громких звуков, особенно внезапных взрывов звука, может вызвать структурные повреждения ушей. Это также может оказать положительное влияние на уши, поскольку может устранить любой дисбаланс давления, вызванный блокировкой воздушного потока через носовые проходы и пазухи. Во многих случаях используют паровые ингаляции с добавлением эфирных масел или трав в кипяченую воду. Это придает пару приятный и лечебный аромат. Вдыхание паром абсолютно безвредно, поэтому его следует использовать в случаях закупорки носовых пазух.
Это также может оказать положительное влияние на уши, поскольку может устранить любой дисбаланс давления, вызванный блокировкой воздушного потока через носовые проходы и пазухи. Во многих случаях используют паровые ингаляции с добавлением эфирных масел или трав в кипяченую воду. Это придает пару приятный и лечебный аромат. Вдыхание паром абсолютно безвредно, поэтому его следует использовать в случаях закупорки носовых пазух. Можно сказать, что в таких ситуациях полезно употребление горячих супов и напитков, но это может варьироваться от человека к человеку.ЛОР-расстройства, вызывающие раздражение или болезненность горла, могут вызывать значительные затруднения при приеме пищи, и в таких ситуациях также рекомендуется ограничить свой рацион мягкой пищей и супами, бульонами или травяными чаями. Избегайте продуктов, которые усугубят проблему, например острой, хрустящей или жирной пищи, а также очень холодных продуктов, таких как мороженое.
Можно сказать, что в таких ситуациях полезно употребление горячих супов и напитков, но это может варьироваться от человека к человеку.ЛОР-расстройства, вызывающие раздражение или болезненность горла, могут вызывать значительные затруднения при приеме пищи, и в таких ситуациях также рекомендуется ограничить свой рацион мягкой пищей и супами, бульонами или травяными чаями. Избегайте продуктов, которые усугубят проблему, например острой, хрустящей или жирной пищи, а также очень холодных продуктов, таких как мороженое.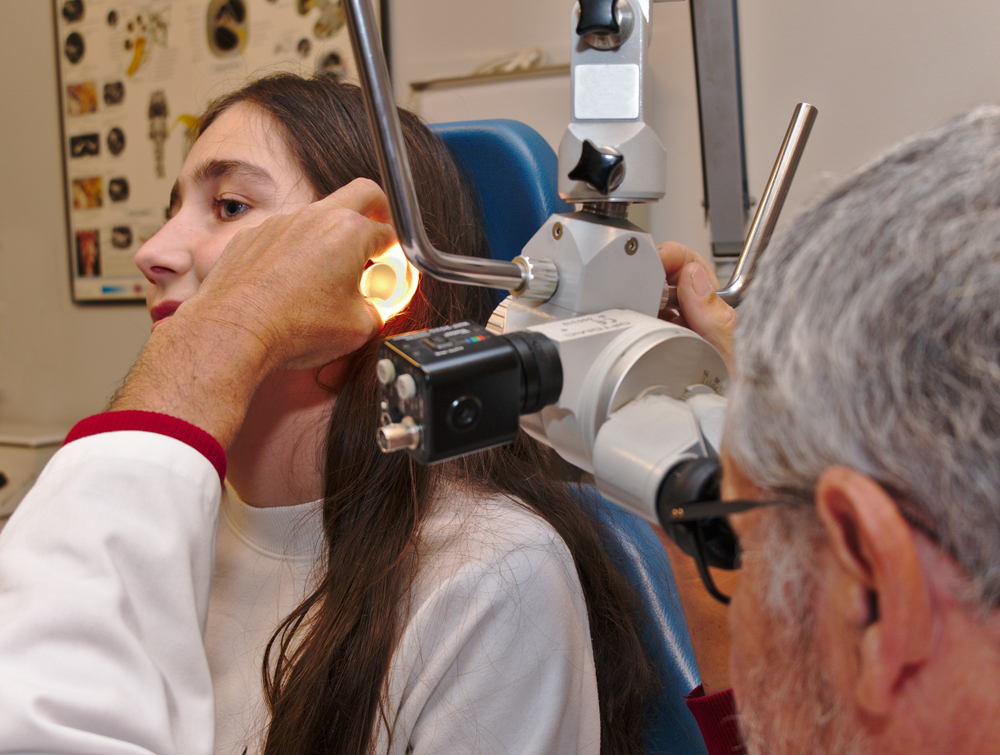 Очень часто мы склонны игнорировать эти проблемы, пока они не достигнут стадии, когда человек испытывает значительный дискомфорт. ЛОР-расстройства обычно довольно легко разрешаются, когда состояние находится на ранней стадии.Особенно это касается тех состояний, которые предполагают развитие закупорки. Поэтому следует посещать ЛОР-специалиста для консультации при возникновении некоторого дискомфорта или отклонения от нормы.
Очень часто мы склонны игнорировать эти проблемы, пока они не достигнут стадии, когда человек испытывает значительный дискомфорт. ЛОР-расстройства обычно довольно легко разрешаются, когда состояние находится на ранней стадии.Особенно это касается тех состояний, которые предполагают развитие закупорки. Поэтому следует посещать ЛОР-специалиста для консультации при возникновении некоторого дискомфорта или отклонения от нормы. У некоторых людей будут единичные приступы головокружения, разделенные длительными периодами времени. Другие могут испытывать множество приступов ближе друг к другу в течение нескольких дней. У некоторых людей с болезнью Меньера головокружение настолько сильное, что они теряют равновесие и падают. Эти эпизоды называются «дроп-атаками».
У некоторых людей будут единичные приступы головокружения, разделенные длительными периодами времени. Другие могут испытывать множество приступов ближе друг к другу в течение нескольких дней. У некоторых людей с болезнью Меньера головокружение настолько сильное, что они теряют равновесие и падают. Эти эпизоды называются «дроп-атаками».
 Некоторые исследователи считают, что болезнь Меньера является результатом сужения кровеносных сосудов, аналогичных тем, которые вызывают мигрени. Другие считают, что болезнь Меньера может быть следствием вирусных инфекций, аллергии или аутоиммунных реакций. Поскольку болезнь Меньера, по-видимому, передается по наследству, она также может быть результатом генетических вариаций, вызывающих нарушения в объеме или регуляции эндолимфальной жидкости.
Некоторые исследователи считают, что болезнь Меньера является результатом сужения кровеносных сосудов, аналогичных тем, которые вызывают мигрени. Другие считают, что болезнь Меньера может быть следствием вирусных инфекций, аллергии или аутоиммунных реакций. Поскольку болезнь Меньера, по-видимому, передается по наследству, она также может быть результатом генетических вариаций, вызывающих нарушения в объеме или регуляции эндолимфальной жидкости. Чтобы исключить другие заболевания, врач также может запросить магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ) мозга.
Чтобы исключить другие заболевания, врач также может запросить магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ) мозга. Некоторые люди утверждают, что кофеин, шоколад и алкоголь ухудшают их симптомы, и либо избегают, либо ограничивают их в своем рационе. Отказ от курения также может помочь уменьшить симптомы.
Некоторые люди утверждают, что кофеин, шоколад и алкоголь ухудшают их симптомы, и либо избегают, либо ограничивают их в своем рационе. Отказ от курения также может помочь уменьшить симптомы. .Обязательно сообщите своему врачу, если вы используете альтернативные методы лечения, поскольку они иногда могут повлиять на эффективность или безопасность обычных лекарств.
.Обязательно сообщите своему врачу, если вы используете альтернативные методы лечения, поскольку они иногда могут повлиять на эффективность или безопасность обычных лекарств.
 nih.gov
nih.gov































 Лекарственное средство — это фармакологическое вещество, которое применяется в профилактических, диагностических, лечебных целях. Это медицинские изделия, производство которых регулируется на международном и государственном уровне.
Лекарственное средство — это фармакологическое вещество, которое применяется в профилактических, диагностических, лечебных целях. Это медицинские изделия, производство которых регулируется на международном и государственном уровне. Ассортимент постоянно расширяется, видоизменяется, менее эффективные заменяются на более актуальные.
Ассортимент постоянно расширяется, видоизменяется, менее эффективные заменяются на более актуальные. Рекомендуем прочитать: чем отличается село от деревни – что такое, определение, отличие.
Рекомендуем прочитать: чем отличается село от деревни – что такое, определение, отличие.




 Фальсифицированное лекарственное средство — определение понятия.
Фальсифицированное лекарственное средство — определение понятия.













