симптомы, причины и первая помощь
Внутреннее кровотечение – это состояние, когда излитие крови происходит в полость, образованную излившейся кровью, или естественную полость организма.
Симптомы внутреннего кровотечения варьируются от места и степени сложности, наиболее вероятными признаками являются слабость и потеря сознания, сонливость. Диагностика складывается из осмотра, рентгена, КТ и МРТ, УЗИ и эндоскопии. Успешность лечения зависит от удаления источника кровотечения. В общем смысле внутреннее кровотечение – это потеря крови в условиях ее истечения во внутренние полости тела человека в результате обострения хронических заболеваний или травмирования.
Опасность кроется в массовом характере кровопотерь, сложностях диагностики и запущенности патологии. В данных условиях промедление в обращении за помощью грозит жизни пациента.
Лечением патологии занимается широкий круг медицинских направлений – клиническая травматология, абдоминальная или торакальная хирургия, сосудистая и нейрохирургия.
Признаки
Первичными признаками внутреннего кровотечения являются:
- слабость;
- сонливость;
- побледнение слизистых и кожных покровов;
- головокружения;
- холодный пот;
- жажда;
- потемнения в глазах;
- изменения пульса и давления – кровопотеря малой интенсивности характеризуется небольшим повышением сердцебиения и маленьким снижением давления.
Иногда клинические симптомы внутреннего кровотечения отсутствуют.
Средняя тяжесть кровопотери отражается тахикардией и падением давления, при этом пациент ощущает сухость во рту, тошноту и головокружение, адинамию и сильную слабость. Больной может упасть в обморок.
Больной может упасть в обморок.
Признаки кровотечения тяжелой степени:
- падение давления до 80 мм рт.ст. и усиление пульсации до 110 и более ударов в минуту;
- неровное дыхание и холодный пот;
- тремор в руках и темные круги перед глазами;
- минимальное количество выделяемой мочи;
- бледность и посинение кожи, губ.
Кровотечение массивного характера и его признаки:
- падение давления до 60 мм рт.ст. и усиление пульса до 140-160 ударов в минуту;
- периодичность дыхания;
- спутанное сознание и бред;
- резко бледные синевато-серые оттенки кожи;
- отсутствующий взгляд, запавшие глаза.
Как определить внутреннее кровотечение смертельной формы? По следующим признакам: кома, отсутствие давления, пульс 10 уд. в мин., начинаются судороги и непроизвольные выделения мочи и кала, зрачки расширяются, кожа становится сухой и холодной. Данное состояние переходит в агонию и приводит к смерти.
Данное состояние переходит в агонию и приводит к смерти.
Внутреннее кровотечение желудка и в область пищевода сопровождается рвотой темной кровью оттенка кофейной гущи. Стул дегтеобразной формы свидетельствует об истечении крови в верхние отделы системы пищеварения и тонкий кишечник. Внутреннее брюшное кровотечение сопровождается раздражением брюшины и притупленными звуками в пологом месте во время пальпации.
Истечение крови в легкие сопровождается кашлем с выделением пенистой крови и ее скоплением в плевральной полости. Поэтому наблюдается трудное дыхание и одышка, а также нехватка воздуха. Внутреннее кровотечение у женщин – это истечение крови в полость матки или влагалища.
Индивидуальные особенности каждого организма оказывают влияние на степень выраженности тех или иных симптомов. Плохо выраженная симптоматика усложняет процесс диагностирования и ухудшает прогнозы лечения.
У вас появились симптомы внутреннего кровотечения?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Причины
Причинами внутреннего кровотечения могут являться травмы и хронические заболевания в стадии обострения или запущенном виде. Посттравматическое внутреннее кровотечение в брюшную полость развивается от ударов или падений с высоты, автомобильных аварий или тупых травм.
Легочные кровотечения появляются от переломов ребер и повреждения сосудов между ними, а также плевры. Кровотечение в черепную область происходит после черепно-мозговых травм. В данном случае даже самое маленькое количество крови способно привести к летальному исходу. В полость сустава кровь истекает при переломах и ушибах суставов. Опасно оно более всего своими последствиями в случае отсутствия лечения.
Иногда оно возникает по причине трещин стенок пищевода из-за спиртных напитков или частого переедания. Большинство кровотечений внутренних органов развивается на фоне хронических заболеваний желудочно-кишечного тракта:
- опухоли злокачественного характера;
- язвы желудка и кишечника;
- гастрита;
- варикоза вен пищевода;
- цирроза печени и других.
Женские кровотечения происходят на фоне гинекологических заболеваний – внематочных беременностей и разрывов яичников, после проведенных абортов, в случае отслойки плаценты, разрыве матки и родовых путей.
Виды и классификация
Выделяют виды патологии по следующим критериям:
- причины развития – механическое при травмах, аррозивное при опухолях и диапедезное при хронических болезнях;
- объемы кровопотерь – легкое, среднее, тяжелое, массивное, смертельное;
- характер поврежденных сосудов – артериальное, капиллярное, венозное и смешанное;
- локализация – желудочно-кишечное, плевральное, околосердечное, суставное и другие;
- признаки кровотечения – явное и скрытое;
- скопления крови – полостное и внутритканевое;
- время появления – первичное, раннее и позднее вторичное.

Осложнения
Большинство случаев патологии требует неотложного хирургического вмешательства, которое устраняет причину развития кровотечения и предупреждает развитие серьезных последствий.
Летальный исход – наиболее опасное осложнение кровотечения, оно происходит ввиду развития геморрагического шока на фоне нарушения кровообращения и острой формы сосудистой недостаточности. Это означает, что кровь перестает осуществлять перенос кислорода, питательных веществ и продуктов обмена.
Когда нужна врачебная помощь
Не все случаи развития патологии способны привести к смертельной опасности.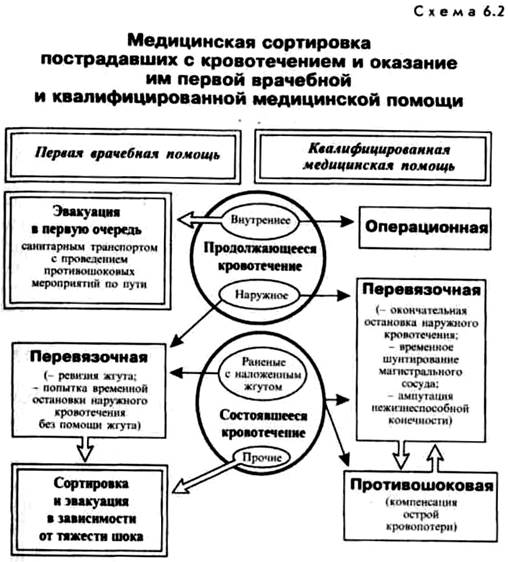 Однако своевременное обращение к врачу облегчит симптомы болезни и приведет к нормальной жизни пациента. Кроме того, самостоятельно вылечить патологию не представляется возможным ввиду сложности определения истинных причин.
Однако своевременное обращение к врачу облегчит симптомы болезни и приведет к нормальной жизни пациента. Кроме того, самостоятельно вылечить патологию не представляется возможным ввиду сложности определения истинных причин.
Неотложная помощь требуется в следующих случаях:
- кровотечение не остановилось через 10 минут после наложения жгута или давящей повязки;
- истечение крови происходит ручьем;
- наличие глубокой раны в брюшной полости и грудной клетке;
- наличие таких симптомов как сильная слабость, бледность кожи, посинении конечностей, шума в ушах и холодного пота.
Вызвать бригаду скорой помощи АО «Медицина» (клиника академика Ройтберга) можно по телефону +7 (495) 775-73-60. Клиника находится по адресу: Москва 2-й Тверской-Ямской переулок д.10, рядом расположены станции метро Новослободская, Чеховская, Белорусская, Тверская.
Диагностика
Наличие подозрений на кровотечение во внутренние полости организма требует проведения комплексного диагностического обследования:
- детальный внешний осмотр – замер давления и пульса, аускультация грудной клетки, перкуссия и пальпация брюшной полости;
- анализ крови;
- рентгенография;
- УЗИ;
- радиологические методы.

Дополнительное обследование обусловлено конкретными причинами развития патологии:
Лечение
Оказание помощи при внутреннем кровотечении заключается в своевременной доставке пациента в специализированный стационар. При подозрениях на легочные формы кровотечения больной должен полусидеть, а в остальных случаях – лежать. Предполагаемый источник истечения крови снабжается льдом. Нельзя в рамках прикладывать тепло или давать слабительные препараты и средства, а также прибегать к стимуляции сердечной деятельности.
Лечение патологии осуществляется исключительно в рамках стационара. Отделение больничного учреждения выбирается в соответствии с источником кровотечения.
Первостепенной задачей является остановка кровотечения во внутренние полости, возмещение кровопотери и усиление микроциркуляции крови.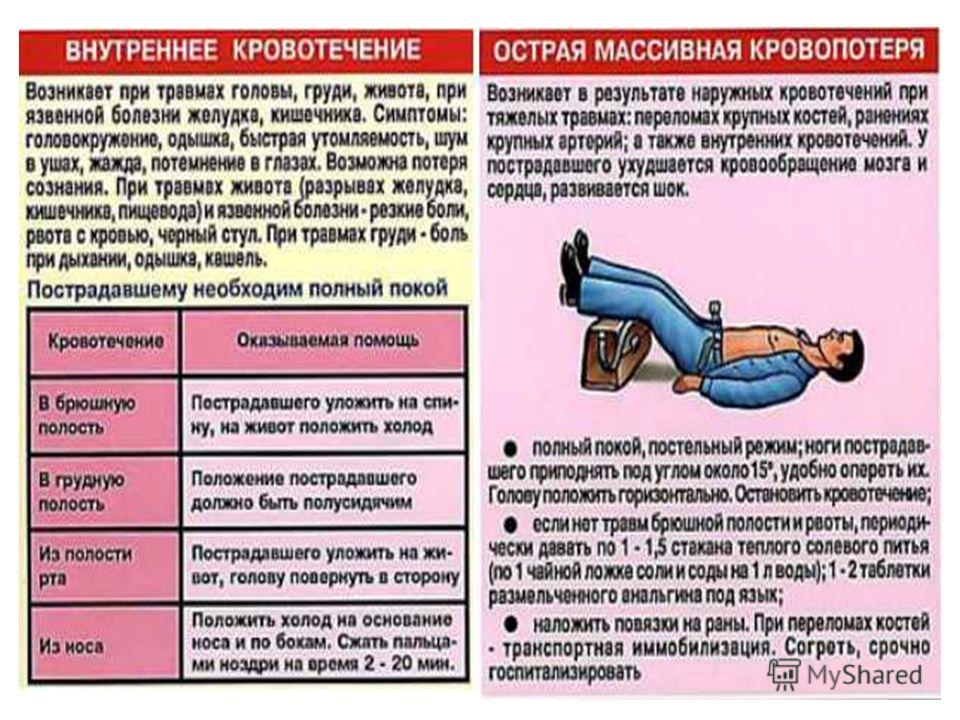 С данной целью справляется струйное переливание раствора глюкозы, физраствора, собственно крови или плазмы, а также крово- и плазмозаменителей. В редких случаях кровотечение удается остановить путем прижигания участка истечения крови. В основном происходит срочная хирургическая операция под наркозом. Инфузионная терапия направлена на стабилизацию пульса и давления.
С данной целью справляется струйное переливание раствора глюкозы, физраствора, собственно крови или плазмы, а также крово- и плазмозаменителей. В редких случаях кровотечение удается остановить путем прижигания участка истечения крови. В основном происходит срочная хирургическая операция под наркозом. Инфузионная терапия направлена на стабилизацию пульса и давления.
Профилактические мероприятия
Профилактика кровотечения во внутренние полости организма сводится к следующим советам:
- своевременность лечения хронических заболеваний;
- умеренные физические нагрузки;
- правильное питание;
- профилактические осмотры в случае генетической предрасположенности;
- избегание травм живота и грудной клетки;
- своевременность лечения патологий, приводящих к нарушению кровообращения и повреждению сосудов.

Заболевание Кровотечение
Кровотечение — выход крови за пределы сосуда. Различают внутреннее кровотечение, когда кровь изливается в полость тела, и наружное, когда кровь из раны или из естественного отверстия тела выходит в внешнюю среду. Наиболее часто встречаются кровотечения в результате ран, желудочные и маточные кровотечения (метроррагия).
Более опасны скрытые, внутренние кровотечения, так как их бывает трудно выявить.
В зависимости от поврежденного сосуда кровотечения делят на несколько видов. При разрыве капилляра (мелкого сосуда) кровь выделяется каплями. Венозное кровотечение отличается струей темно-красного, вишневого цвета. При артериальном кровотечении ярко-алая струя пульсирует или бьет фонтаном. Еще один вид кровотечения (паренхиматозное) возникает при повреждении таких органов, как печень, легкие, селезенка, почки, когда кровоточит вся поверхность раны. В таких органах перерезанные сосуды не сокращаются и не сдавливаются самой тканью, поэтому кровотечение бывает очень обильным и нередко опасным для жизни, его трудно остановить. При сочетании нескольких видов говорят о смешанном кровотечении.
В таких органах перерезанные сосуды не сокращаются и не сдавливаются самой тканью, поэтому кровотечение бывает очень обильным и нередко опасным для жизни, его трудно остановить. При сочетании нескольких видов говорят о смешанном кровотечении.
Диагностика
Трудности для определения представляет только внутреннее кровотечение, которое может возникать при сильных ушибах, переломах крупных костей, при обострении таких заболеваний, как язва, эрозивный гастрит, варикозное расширение вен пищевода, цирроз печени, опухоли. При возникновении подозрения на внутреннее кровотечение врач (терапевт, врач скорой помощи, гинеколог, проктолог и др.) проводит детальный осмотр, измеряет пульс и артериальное давления. Для подтверждения диагноза проводятся лабораторные исследования гематокрита, уровня гемоглобина и количества эритроцитов. Эндоскопические методы исследования используются в зависимости от предполагаемого места внутреннего кровотечения. Так, при заболеваниях желудочно-кишечного тракта может выполняться пальцевое исследование прямой кишки, эзофагогастродуоденоскопия, колоноскопия и ректороманоскопия, при болезнях легких – бронхоскопия, при поражении мочевого пузыря — цистоскопия. Кроме того, используются рентген и УЗИ, при необходимости — операция с применением лапароскопии.
Кроме того, используются рентген и УЗИ, при необходимости — операция с применением лапароскопии.
Симптомы
Общие признаки всех видов кровотечений — слабость,сонливость, бледность кожи и слизистых оболочек, головокружение, холодный пот, жажда, потемнение в глазах, возможны обмороки. Отмечается снижение артериального давления и учащение пульса (тахикардия), тремор (дрожь) рук. При массивных внутренних кровотечениях возникает резкая бледность или сине-серый цвет лица, больной бредит, теряет сознание.
О внутреннем кровотечении в желудке или пищеводе свидетельствует рвота темной кровью («кофейной гущей»). Кровь в кишечнике проявляется в дегтеобразном кале. При геморрое из ануса вытекает алая кровь. При легочном кровотечении возникает кашель с яркой пенистой кровью, одышка, затруднение дыхания. Кровотечение из влагалища может говорить о внутреннем кровотечении в полость матки. При кровотечении в почках или мочевыводящих путях наблюдается кровь в моче (гематурия).
Первая помощь
Значение первой помощи при кровотечениях трудно переоценить. При подозрении на внутреннее кровотечение следует немедленно вызвать скорую помощь или отвезти больного в медицинское учреждение, по возможности — хирургического профиля.
При подозрении на внутреннее кровотечение следует немедленно вызвать скорую помощь или отвезти больного в медицинское учреждение, по возможности — хирургического профиля.
При наружном кровотечении применяются несколько способов. Основной метод — так называемое правило трех «Д»: давить десятью пальцами десять минут. В большинстве случаев этого оказывается достаточно для остановки крови. При наличии специальных средств (гемостатические порошки, гранулы, салфетки) обработать рану после 10 минут давления. После этого наложить давящую повязку. Если есть аптечка, необходимо взять большой кусок ваты и обернуть его бинтом или марлей, соорудив мощный тампон. Его следует прижать к кровоточащей ране и туго забинтовать. Если аптечки нет, использовать любые материалы, способные заменить вату и бинт, стараясь при этом не накладывать прямо на рану ворсистые ткани или вату. Не стоит терять время на снятие или разрезание одежды. Если рано находится на таком месте тела, которое нельзя зажимать (шея, живот), под повязку или жгут на противоположной от раны стороне подкладывают дощечку или любой твердый плоский предмет.
Жгут (эластичный шнур) накладывается в крайнем случае, при сильном пульсирующем кровотечении, ампутации (отрыве) конечностей. Накладывать жгут следует выше места ранения при артериальном кровотечении и ниже — при венозном, но возможно ближе к нему, чтобы уменьшить участок конечности, лишенный кровоснабжения. Под жгутом оставляют одежду или специально в качестве прокладки используют любую ткань.
Перед накладыванием первого витка жгут предварительно растягивают руками и делают один оборот вокруг конечности. Уже первый тур жгута должен остановить кровотечение. Последующие витки жгута накладывают с небольшим натяжением в целях поддержания первого витка. Время накладывания жгута пишут на лбу больного. Снимают жгут не позднее, чем через два часа после наложения.
Если нет эластичного шнура, используют закрутку (платок, ремень, тесьма, полоска ткани), которую накладывают выше или ниже места места ранения, концы завязывают узлом с петлей. В петлю вставляют палку, с помощью которой закрутку затягивают до тех пор, пока не прекратится кровотечение. После этого свободный конец палки закрепляют. При наложении закрутки руководствуются теми же правилами, что и при пользовании жгутом.
После этого свободный конец палки закрепляют. При наложении закрутки руководствуются теми же правилами, что и при пользовании жгутом.
При невозможности наложить жгут кровоточащий сосуд зажимают пальцами и держат до прибытия в медучреждение.
При оказании первой помощи не стоит забывать о психологической поддержке пострадавшего, по возможности следует успокоить его, согреть, вселить уверенность, что все будет хорошо.
Лечение
Лечение массивных кровотечений проводится в больнице. При наружных кровотечениях чаще всего используются ушивание или коагуляция сосудов, тампонада раны, эмболизация сосуда. При внутренних — трепанация черепа, резекция желудка, тампонада матки и т. д. Большая кровопотеря требует немедленного введения жидкости внутривенно.
Осложнения:
- геморрагический шок (развивается при потере более 500 мл крови, выражается в резкой слабости, бледности, спутанности сознания, частом шумном дыхании, частом сердцебиении),
- инфекции
- сепсис.

Профилактика
Профилактика кровотечений заключается в своевременном и эффективном лечении основного заболевания при внутреннем кровотечении (внематочная беременность, язвенная болезнь, опухоли, заболевания сердечно-сосудистой системы).
Причины
Основными причинами наружного кровотечения являются различные травмы и ранения. Внутренние кровотечения также могут возникать в результате травм, например, при ушибе живота и разрыве селезенки, печени; при ударе по грудной клетке обломки ребер могут разорвать ткань легких. Очень опасно внутричерепное кровотечение, которое может развиться не только сразу после травмы, но и спустя несколько часов или даже дней, иногда – на фоне полного благополучия.
Внутреннее кровотечение
Ознакомиться с другими болезнями на «В»: Вагинит,
Вальгусная деформация стопы у детей,
Варикозное расширение вен,
Варикоцеле,
Васкулит,
Васкулит геморрагический,
Вегетоневроз,
Вегетососудистая дистония,
Везикулит,
Венозная недостаточность,
Вертебро-базилярная недостаточность,
Ветряная оспа,
Вирильный синдром,
Вирус паппиломы человека,
Вирус Эпшштейна Барра,
Витилиго,
ВИЧ,
Внутреннее кровотечение,
Водяная мозоль,
Водянка яичка у мальчиков.
Внутреннее кровотечение: когда действовать надо незамедлительно
Внутреннее кровотечение – крайне опасное состояние, которое тяжело диагностировать. Оно проявляется кровопотерей, при которой кровь не вытекает через естественные кожные барьеры, а попадает в полости кишечника, брюшины, матки, желудка и т.д.
Может классифицироваться по времени возникновения, локализации, месту скопления крови, наличию симптомов. Наиболее распространенными являются способы классификации по:
- Характеру поврежденного сосуда: венозные, капиллярные, артериальные, смешанные;
- По причины возникновения: диапедезные, аррозивные, механические. Механические повреждения вызывают разные травмы. Диапедезные провоцирует цинга, сепсис и т.д. Причины аррозивных – некрозы, опухоли.
- По объему кровопотери могут быть легкие, средние, тяжелые и массивные поражения.
При точной классификации кровотечения, успешность терапии увеличивается.
Какие симптомы наблюдаются при внутреннем кровотечении
Есть ряд признаков, характерных для любого вида кровотечений на начальной стадии:
- Сонливость;
- Холодный пот;
- Потемнение в глазах;
- Жажда;
- Бледность слизистой и кожи;
- Головокружение, спутанность сознания;
- Общая слабость.

Легкие формы кровопотери могут протекать бессимптомно или характеризоваться учащенным сердцебиением, снижением артериального давления.
При кровопотере средней тяжести появляется бледность кожи, учащение дыхания, ощущение онемения и холода в конечностях, сухость во рту.
В тяжелых случаях добавляется сонливость, тошнота, рвота, тремор рук, уменьшение количества мочи.
Массивные кровопотери сопровождаются безучастным взглядом, заострившимися чертами лица, запавшими глазами.
Смертельная потеря крови приводит к коме, судорогам, брадикардии. Кожа приобретает мраморный оттенок, становится сухой и холодной.
Диагностика патологии
К диагностическим методам относится:
- Осмотр специалиста, измерение артериального давления и пульса;
- Пальпация и перкуссия брюшной полости;
- Пальцевое исследование прямой кишки;
- Аускультация грудной клетки;
- Лабораторные исследования крови;
- Колоноскопия;
- Зондирование желудка;
- Цитоскопия;
- Бронхоскопия;
- УЗИ;
- Рентгенологические исследования.

Терапия
Перед началом лечения больному необходимо оказать первую помощь, которая зависит от характера кровотечения. Пациента кладут на ровную поверхность. Исключение составляют случаи легочного кровотечения, при которых пострадавший должен находиться в положении «полусидя». При внутренних кровотечениях нельзя пить и есть.
В стационаре врачи диагностирует, и классифицируют кровопотерю. После чего стремятся остановить внутреннее кровотечение, возместить потерю крови и улучшить микроциркуляцию. В тяжелых случаях требуется хирургическое вмешательство.
Автор: Лаева Алина Вадимовна
Терапевт, блоггер
Кровотечение пищеварительного тракта (желудочно-кишечные кровотечения): диагностика, лечение и профилактика.
Наблюдаемая тенденция роста заболеваемости пищеварительной системы, развития язвенных процессов и связанных с ними кровотечений вызывает серьезное беспокойство у Всемирной Организации Здравоохранения и у российских врачей в частности. Уже не сенсация рождение ребенка с заболеваниями пищеварительной системы, поскольку болезни желудочно-кишечного тракта значительно омолодились.
Уже не сенсация рождение ребенка с заболеваниями пищеварительной системы, поскольку болезни желудочно-кишечного тракта значительно омолодились.
О проблемах заболеваемости органов пищеварения и неуклонном росте количества кровотечений на фоне язвенных заболеваний говорим c заведующим кафедрой гастроэнтерологии и диетологии СПб МАПО с 1992 г., членом правления Санкт-Петербургского научного общества терапевтов им. С. П. Боткина, врачом высшей категории, профессором Барановским Андреем Юрьевичем.
Насколько велик рост развития язвенной болезни и связанных с ней кровотечений?
Говорить о неуклонности количественного роста желудочно-кишечных кровотечений несколько рановато. Ежегодные статистические данные нестабильны и постоянно колеблются. Прошедший год показал, что количество пациентов, госпитализируемых с диагнозом «прободение язвы», даже несколько ниже показателей, чем за год до этого.
Однако участились случаи заболеваний верхнего отдела желудочно-кишечного тракта, приводящих к кровотечениям. Причем у мужчин. Как выяснилось, мужчины практически в два раза больше подвержены эрозивно-язвенным заболеваниям желудка и двенадцатиперстной кишки, нежели женщины. Деструктивность процессов и отсутствие должных мер профилактики со стороны пациента выражаются в осложнениях геморрагического характера, способных привести к летальному исходу, составившему 3,5% в показателях прошлого года.
Причем у мужчин. Как выяснилось, мужчины практически в два раза больше подвержены эрозивно-язвенным заболеваниям желудка и двенадцатиперстной кишки, нежели женщины. Деструктивность процессов и отсутствие должных мер профилактики со стороны пациента выражаются в осложнениях геморрагического характера, способных привести к летальному исходу, составившему 3,5% в показателях прошлого года.
Но тенденция к увеличению количества пациентов с диагностированным эрозивно-язвенным поражением пищеварительного тракта за последнее десятилетие все-таки наблюдается. В качестве основной причины возникновения заболевания можно рассматривать как органную патологию, так и эндогенную и экзогенную интоксикацию, вызванную чрезмерным употреблением алкоголя и приемом всевозможных лекарственных препаратов.
О проблемах с возникновением детских желудочно-кишечных кровотечений нужно говорить отдельно. Я лишь отмечу, что у новорожденных в основе причин желудочных кровотечений лежит заворот кишок. Его очень сложно определить, поскольку истечение крови довольно скудное, а основные симптомы – наличие острой боли в животе на фоне своевременного неотхождения газов, метеоризма и запора — могут свидетельствовать о совершенно иных заболеваниях, включая наличие гельминтов.
Причинами возникновения кровотечений в трехлетнем возрасте считаются аномальное развитие кишечника и образование диафрагмальной грыжи. У детей постарше высока вероятность образования кишечных полипов, способствующих возникновению скудных желудочно-кишечных кровотечений. Об их существовании зачастую может сказать лишь небольшая капля крови по окончании дефекации.
Какие симптомы говорят о возникновении кровотечений в пищеварительном тракте?
Симптоматика кровотечений неоднородна. Развернутые симптомы желудочных кровотечений у пациентов включают кровавую рвоту и стул угольно-черного цвета. Но им предшествует период, характерный для всех типов кровотечений – синдром нарастающей слабости. У пациента с кровотечением наблюдается побледнение склер и кожных покровов. Человека кидает в холодный пот. При массивной кровопотере фиксируется умеренно острое малокровие, обморочное состояние, коллапс и шок.
Насколько велика степень кровопотери, указывает характер рвотных масс. Характеристики испражнений и наличие свежей крови из анального отверстия говорят о месторасположении очага. Рвота «кофейной гущей» свидетельствует об обильном желудочно-кишечном кровотечении.
Характеристики испражнений и наличие свежей крови из анального отверстия говорят о месторасположении очага. Рвота «кофейной гущей» свидетельствует об обильном желудочно-кишечном кровотечении.
Но наличие кровавой рвоты и подобного дегтю стула не относится к первоначальным признакам. Черный стул способен сформироваться как через несколько часов, так и на вторые сутки после открывшегося кровотечения. Алая кровь при дефекации, равно как дегтеобразный стул, скорее говорят о локализации кровотечения в верхней части пищеварительного тракта.
Что Вы можете сказать об уровне современной диагностики?
Наблюдаются две формы кровотечений – хроническая и острая. Зачастую трудно установить истинную причину хронического кровотечения. Основным показателем служит наличие железодефицитной анемии в прогрессирующей форме. В стадии острого кровотечения можно наблюдать несоответствие между емкостью сосудистого русла и количественным показателем циркулирующей крови. Это, в свою очередь, приводит к пониженному артериальному давлению, частому пульсу, а также к уменьшению показателей минутного объема.
Топографическое исследование пищеварительной системы выделяет верхний и нижний отдел желудочно-кишечного тракта. Кровотечения нижнего отдела градируют как геморроидальные явления толстой кишки, если речь идет об источнике, располагающемся выше связки Трейтца, а также о тонкокишечном кровотечении, располагающемся ниже дистальной связки до илеоцекального клапана. Кровотечения в верхнем отделе рассматриваются как связанные и не связанные с варикозным расширением вен пищевода.
Наша кафедра ведет разработку вопросов этиологии и патогенеза язвенных заболеваний, а также проводит полноценное диагностирование и лечение острого эрозивного состояния пищеварительных органов.
По результатам консервативной и оперативной терапии сроки и темпы рубцевания желудочно-кишечных язв с осложнениями в виде кровотечений нуждаются в дальнейшем серьезном изучении. Цена вопроса находится в области индивидуальной клинической картины больного, а также патогенетических причин, приведших к возникновению заболевания пищеварительного тракта.
Существующие меры профилактики. Что Вы можете сказать о них?
К основным профилактическим мерам я отношу своевременное обращение к врачам и раннюю диагностику заболеваний ЖКТ. Своевременное выявление и лечение язвенных заболеваний пищеварительной системы позволяют значительно сократить риски прободения язв и не допустить кровотечения как возможного осложнения.
Методы эндоскопических исследований практически на четверть сократили риск необратимости желудочно-кишечных кровотечений невыясненной этиологии. До 10% снизилась смертность при кровотечениях верхнего отдела желудка.
Существуют какие-либо программы по снижению риска желудочно-кишечных кровотечений, реализующиеся Минздравом и правительством?
Существует свыше двухсот причин, провоцирующих кровотечение пищеварительного тракта, и каждый фактор мы изучаем в отдельности. Результаты клинических исследований составляют основу практики лечения и обследования пациентов ФГБУ РКНПК Минздрава России, а также используются городскими клиническими больницами и ФКУЗ ГКГ МВД России.
Мы предоставляем исследовательский материал как научное пособие для обучения медицинского персонала. Он способствует взращиванию профессиональных кадров для кафедр хирургии некоторых вузов. Материалы исследований в области предотвращения и изучения кровотечений пищеварительного тракта лежат в основе курсов терапии, урологии, эндоскопии и гастроэнтерологии ФГБУ УНМЦ УД Президента РФ.
Новейшая методика вкупе с современной аппаратурой позволяет проводить весьма точные эндоскопические исследования всех секреторных функций желудка. Благодаря исследованиям мы можем весьма точно диагностировать причину возникновения кровоточащих язв и предоставить пациенту индивидуальную схему терапии.
Результаты эндоскопии способствуют изучению возникновений как первичных, так и рецидивных кровотечений желудка. При помощи многоканальной внутрижелудочной рН-метрии выводится сравнительная оценка эффективности проводимых терапевтических мер и воздействия антисекреторных препаратов. Их можно использовать в качестве профилактических средств, препятствующих рецидиву кровотечений у пациентов группы риска.
Причина возрастания риска кровотечения кроется в бесконтрольном приеме НПВП?
Несанкционированный прием НПВП — нестероидных противовоспалительных препаратов —действительно может привести к повреждению слизистой и прободению уже существующих эрозивно-язвенных поражений пищеварительного тракта. Такая тенденция зачастую наблюдается у больных старше шестидесятилетнего возраста. Почти 35% пациентов грешат бесконтрольным и бессистемным приемом препаратов.
Кроме этого, почти 5% случаев желудочных кровотечений связано с новообразованиями как доброкачественного, так и злокачественного характера. К категории редчайших случаев кровотечений в верхних отделах пищеварительной системы, наблюдаемых на практике, относятся случаи ангиодисплазии желудочных сосудов – болезни Вебера — Ослера — Рандю. Также им способствуют туберкулез и сифилис желудка.
Без точного диагностирования прием НПВП, без сомнения, приводит к язвенному обострению и прободению стенок органа. Приблизительно 3% пациентов поступают в центр с линейным надрывом слизистой кардиального отдела органа, полученного в результате тяжелой рвоты из-за передозировки нестероидными противовоспалительными препаратами.
Приблизительно 3% пациентов поступают в центр с линейным надрывом слизистой кардиального отдела органа, полученного в результате тяжелой рвоты из-за передозировки нестероидными противовоспалительными препаратами.
Какие меры доврачебной помощи предпринимаются в случаях подозрения на желудочно-кишечное кровотечение?
Нужно вызвать неотложку и ни в коем случае не поддаваться панике. Пока «скорая» в пути, создать вокруг пациента атмосферу покоя. Быстро уложить человека горизонтально и приподнять его ноги. Желательно положить лед на живот.
Если больной в сознании, выяснить у него два вопроса:
- не болен ли человек язвенной болезнью;
- была ли рвота за сутки до события;
На протяжении всего времени до приезда неотложки следует держать под контролем дыхание и пульс. В случае остановки дыхания прибегают к непрямому массажу сердца. Перемещают пациентов в тяжелом состоянии на носилках, причем голова должна находиться ниже уровня корпуса тела.
Ни в коем случае нельзя оставлять человека в таком состоянии в одиночестве и нельзя давать ему пить. Для утоления жажды позволяют проглотить несколько кусочков льда, что притормаживает развитие желудочного кровотечени.
А что должна содержать аптечка человека с высокой склонностью к данной патологии?
Я бы советовал ограничиться доврачебной помощью – лед, покой и вызов скорой помощи. Бесконтрольный прием препаратов чреват последствиями, тем более при желудочно-кишечных кровотечениях. Но в экстренных случаях, когда симптоматика принимает ярко выраженный характер, внутримышечно вводят глюконат кальция 10% и два кубика викасола.
В аптечке у потенциального больного должны находиться препараты:
- ледяная аминокапроновая кислота;
- кальций хлор 10% в ампулах;
- шприцы на 5 и 10 кубиков;
- таблетки Дицинона;
- викасол 5% в инъекциях.
Таблетированные препараты принимаются в крайних случаях. Таблетку лучше измельчить, а вместо воды «запить» порошок кусочками льда. Пить воду при желудочно-кишечных кровотечениях категорически воспрещается!
Пить воду при желудочно-кишечных кровотечениях категорически воспрещается!
Согласны ли Вы с утверждением, что еще одной крайне серьезной проблемой являются многочисленные ошибки при диагностике желудочных кровотечений?
За последние пятнадцать лет уровень диагностики значительно вырос. Но далеко не все диагностические центры обладают современной диагностической аппаратурой. Это и является основной проблемой ошибочной диагностики кровотечений пищеварительного тракта.
Основным видом обследования все-таки остается эндоскопия, позволяющая достаточно эффективно распознать возможные патологические изменения слизистых оболочек пищеварительной системы. Морфологические исследования неспособны точно констатировать сосудистые аномалии. Именно они считаются основными причинами образования профузных желудочно-кишечных кровотечений, которые приводят пациента к смерти.
В результате эндоскопического исследования удается диагностировать патологию органов и сосудистые аномалии. Например, артериовенозную мальформацию или ангиому. Эндоскопические изыскания позволяют визуализировать состояние как слизистой оболочки верхнего отдела желудка, так и кардиального отдела, а также исследовать дно органа. Недостаточность эндоскопического обследования приводит к дальнейшим, зачастую недопустимым, ошибкам диагностики пищеварительного тракта пациента.
Например, артериовенозную мальформацию или ангиому. Эндоскопические изыскания позволяют визуализировать состояние как слизистой оболочки верхнего отдела желудка, так и кардиального отдела, а также исследовать дно органа. Недостаточность эндоскопического обследования приводит к дальнейшим, зачастую недопустимым, ошибкам диагностики пищеварительного тракта пациента.
Насколько сильна дифференциальная диагностика желудочных кровотечений врачами амбулаторно-поликлинического звена?
К сожалению, слабая подготовка и поверхностные знания азов дифференциального диагностирования гастродуоденальных кровотечений нередко наблюдаются в среде практикующих врачей районных поликлиник. Для профильных клиник имеет огромное значение тщательно собранный анамнез профилирующего заболевания. Врачами прекрасно предоставляются сведения о развитии болезни, ее динамике и характере клинической картины.
Основным обследованием больного в амбулаторных условиях (в поликлинике) является достаточно тщательный сбор информации, включающей окраску кожных покровов, состояние печени, селезенки, десен и носоглотки. Практически всегда подаются сведения о расширении подкожных вен живота. Очень важен сбор сведений о состоянии красных и белых кровяных телец, количественном числе тромбоцитов и уровне свертываемости крови. Такие данные существенно облегчают задачу клиник. Но специальные методологические обследования организма пациента в условиях многих поликлиник отсутствуют.
Практически всегда подаются сведения о расширении подкожных вен живота. Очень важен сбор сведений о состоянии красных и белых кровяных телец, количественном числе тромбоцитов и уровне свертываемости крови. Такие данные существенно облегчают задачу клиник. Но специальные методологические обследования организма пациента в условиях многих поликлиник отсутствуют.
Как Вы видите этапы обучения специалистов и контроль проводимого лечения?
При манипуляционном вмешательстве увеличивается риск возникновения острых желудочных кровотечений. Именно эндоскопия способствует их возникновению у пациентов из группы риска. У таких больных колоноскопическая полипэктомия и чрезкожная эндоскопическая гастростомия проводятся с особой долей осторожности.
Например, эндоскопическое дренирование псевдокист поджелудочной железы и эндоскопическая сфинктеротомия требуют не только особой аккуратности от врача, но и высокого уровня его профессиональной подготовки.
Все вышеперечисленные манипуляции требуют отмены непрямых антикоагулянтов. Даже прием аспирина в суточной дозировке 75 мг в два раза увеличивает риск возникновения язвенного кровотечения.
Даже прием аспирина в суточной дозировке 75 мг в два раза увеличивает риск возникновения язвенного кровотечения.
Со стороны врачей должен быть тщательно изучен анамнез профилирующего заболевания, а перед манипуляцией определены параметры коагулограммы и уточнено количество тромбоцитов в анализе крови. В этом случае важно учесть все слагаемые факторы, особенно кардиологического порядка, поскольку тахикардия вызывает артериальную эмболию желудочно-кишечного тракта, вследствие чего может начаться кровотечение.
Какие первоочередные методы ранней диагностики желудочных кровотечений следует рекомендовать врачам амбулаторно-поликлинического звена?
Зачастую острый коронарный синдром маскируется под симптомы желудочно-кишечного кровотечения. При четко выраженных нарушениях гемодинамики следует выполнить ЭКГ и в динамике провести определение кардиальных ферментов.
Но хроническое желудочное кровотечение считается патологическим состоянием, при котором пациент может не подозревать о его наличии. Как правило, к врачу обращаются с жалобами на дискомфорт в желудке и нарушения функций пищеварения. Достоверным визуальным симптомом хронического желудочного кровотечения считаются черные дегтеобразные каловые массы. При их наличии пациенту следует обращаться непосредственно к хирургу.
Как правило, к врачу обращаются с жалобами на дискомфорт в желудке и нарушения функций пищеварения. Достоверным визуальным симптомом хронического желудочного кровотечения считаются черные дегтеобразные каловые массы. При их наличии пациенту следует обращаться непосредственно к хирургу.
Для выявления желудочно-кишечных кровотечений в первую очередь, как правило, назначается эндоскопическое обследование, при котором исследуются пищевод, желудок и двенадцатиперстная кишка. Зачастую именно эндоскопия слизистой подтверждает диагноз и указывает локализацию очага кровотечения.
Для диагностирования желудочно-кишечного кровотечения хронической формы проводят контрастную рентгенографию. Исследование дает картину состояния стенок пищеварительного тракта с выявлением возможных язв, грыж и прочих патологических состояний.
При сосудистых нарушениях в порядок обследования подключают ангиографию. Для более полноценной клинической картины в случаях возможных осложнений проводят радиоизотопное сканирование и магнитно-резонансную томографию, если поликлиничное хозяйство располагает аппаратурой данного класса.
Кроме рентгенографических исследований проводятся общий анализ крови для выявления возможных отклонений из общей формулы и коагулограмма – исследование крови на свертываемость, а также развернутый биохимический анализ на содержание в крови мочевины и креатина, взятие печеночных проб.
В заключение отмечу, что желудочно-кишечные кровотечения могут иметь как язвенное, так и неязвенное происхождение. В последнем случае наблюдается отсутствие боли при пальпации. А значительное увеличение лимфатических узлов говорит о системных заболеваниях крови или наличии недоброкачественных новообразований, которые, в свою очередь, способны вызвать желудочные кровотечения.
Кровотечения внутреннее и наружное. Клиника, диагностика, первая помощь.
наружное кровотечение проявляется истечением крови во внешнюю среду и легко диагностируется; внутреннее кровотечение характеризуется истечением крови в какую-либо полость организма.
Если полость имеет прямую связь с окружающей средой и кровь из полости изливается наружу, такое кровотечение принято называть открытым (кровотечение из полости носа
– epistaxis, желудка – haematemesis, из мочевых путей – haematuria, полости матки – metrorrhagia).
Если полость замкнута и не имеет связи с окружающей средой, возникающее внутреннее кровотечение называют внутренним закрытым (кровотечение в брюшную полость – haemоperitoneum, в плевральную полость – haemоthorax, в полость сустава – haemarthrosis,
в сердечную сорочку – haemоpericardium).
Особой разновидностью кровотечения является кровотечение скрытое. Это кровотечение характеризуется хронической кровопотерей небольшого количества крови, изливающегося из внутренних органов (органы желудочно-кишечного тракта, мочевыводящей системы) и не проявляющегося явными симптомами кровотечения. Для диагностики этого вида кровотечения используются лабораторные методы исследования: определение скрытой крови в кале и эритроцитов в моче.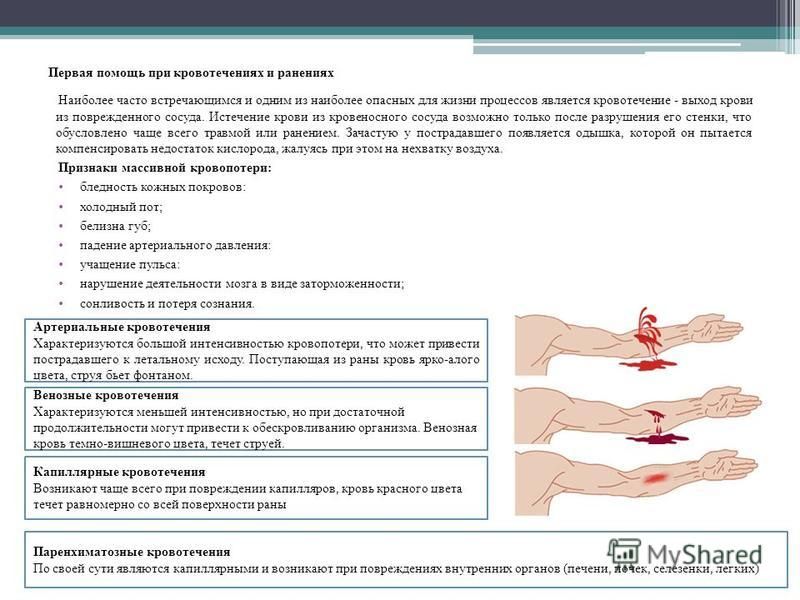
Чаще всего источником кровотечения являются сосуды, по анатомическому признаку которых различают артериальные, венозные и капиллярные кровотечения. Помимо этого кровотечение может следствием повреждения сердца и паренхиматозного органа. Последнее получило название паренхиматозного.
Первая помощь при кровопотере:
Во-первых, следует остановить кровотечение, если не произошло его спонтанное прекращение. При значительных кровотечениях кровеносные сосуды теряют тонус, в результате может произойти спонтанная остановка кровотечения. Даже если кровотечение прекратилось, на рану необходимо наложить давящую повязку.
Во-вторых, уложить пострадавшего на ровную поверхность; если пострадавший в обморочном состоянии, его укладывают в такое положение, чтобы голова находилась ниже туловища; в отдельных случаях лежащему пострадавшему поднимают все конечности, при этом происходит временное увеличение притока крови в легкие, мозг, почки и другие жизненно важные органы. При отсутствии повреждений органов брюшной полости и сохранении сознания, пострадавшего необходимо напоить горячим чаем, минеральной или простой водой. В случае терминального состояния пострадавшего и остановке сердца следует провести оживление его методом непрямого массажа сердца и как можно быстрее доставить в лечебное учреждение.
В случае терминального состояния пострадавшего и остановке сердца следует провести оживление его методом непрямого массажа сердца и как можно быстрее доставить в лечебное учреждение.
Способы временной остановки кровотечения
Временная остановка кровотечения при оказании первой помощи может быть выполнена следующими методами:
а) наложение жгута; б) максимальное сгибание конечности в суставе;
в) сдавливание сосуда на протяжении; г) наложение давящей повязки; д) тампонада раны.
17.Острая кровопотеря. Степени кровопотери, диагностика, опастности и осложнения.
Острая кровопотеря — синдром, который возникает в ответ на первичное уменьшение объема циркулирующей крови (ОЦК).
В повседневной клинической практике мы используем классификацию тяжести кровопотери, основанную как на оценке клинических критериев (уровень сознания, признаки периферической дисциркуляции, АД, ЧСС, ЧДД, ортостатическая гипотензия, диурез), так и на оценке основополагающих показателей картины красной крови – величин гемоглобина и гематокрита (В. К. Гостищев, М. А. Евсеев, 2005). Классификация различает четыре степени тяжести острой кровопотери:
К. Гостищев, М. А. Евсеев, 2005). Классификация различает четыре степени тяжести острой кровопотери:
I степень (легкая кровопотеря) – характерные клинические симптомы отсутствуют, может иметь место ортостатическая тахикардия, уровень гемоглобина выше 100 г/л, гематокрит – не менее 40%. Отражает величину дефицита ОЦК до 15%.
II степень (кровопотеря средней тяжести) – из клинических симптомов определяется ортостатическая гипотензия со снижением АД более чем на 15 мм рт. ст. и ортостатическая тахикардия с увеличением ЧСС более чем на 20 ударов в минуту, уровень гемоглобина в пределах 80 – 100 г/л, гематокрит – в пределах 30 – 40%. Отражает величину дефицита ОЦК 15 – 25%.
III степень (тяжелая кровопотеря) – клинически определяются признаки периферической дисциркуляции (дистальные отделы конечностей холодные наощупь, выраженная бледность кожи и слизистых), гипотония (АДсист находится в пределах 80 – 100 мм рт. ст. ), тахикардия (ЧСС более 100 в минуту), тахипноэ (ЧДД более 25 в минуту), явления ортостатического коллапса, диурез снижен (менее 20 мл/час), уровень гемоглобина находится в пределах 60 – 80 г/л, гематокрит – в пределах 20 – 30%. Отражает величину дефицита ОЦК 25 – 35%.
Отражает величину дефицита ОЦК 25 – 35%.
IV степень (кровопотеря крайней степени тяжести) – из клинических симптомов характерными являются нарушение сознания, глубокая гипотония (АДсист менее 80 мм рт. ст. ), выраженные тахикардия (ЧСС более 120 в минуту) и тахипноэ (ЧДД более 30 в минуту), признаки периферической дисциркуляции, анурия; уровень гемоглобина находится ниже 60 г/л, гематокрита – 20%. Отражает величину дефицита ОЦК больше
35%.
Осложнения кровопотери обусловлены гиповолемией, гипотонией и гипоксией. Немаловажное значение также имеют нарушения коллоидно-осмотического и кислотнощелочного баланса. Универсальность воздействия перечисленных факторов на организм приводит к тому, что осложнения развиваются одновременно в нескольких органах и ситемах, что обуславливает развитие синдрома полиорганной недостаточности, что резко ухудшает прогноз. По данным Я.А.Жизневского (1994) при вовлечении в процесс двух систем органов летальность составляет 30-40%, трех — 70-90%, четырех и более — 100%.
Наиболее часто развивается синдром «шокового легкого», в англоязычной литературе именуется «Респираторный дистресс синдром взрослых», РДСВ.
Острая почечная недостаточность (ОПН) часто осложняет кровопотерю даже относительно небольшого объема при исходном нарушении почечного кровотока (на пример вследствие атеросклероза у больных пожилого и старческого возраста).
Острая печеночная недостаточнось при кровопотере встречается значительно реже чем почечная, однако, она может развиться на фоне исходного поражения детоксикационной и белковосинтетической функций (хронический гепатит, цирроз печени).
Острый коронарный синдром и инфаркт миокарда развивается в результате тромбоза коронарных сосудов на фоне гиперкоагуляции и гпотонии. Наибольший риск этого осложнения имеют пожилые больные с атеросклерозом, хотя при тяжелой кровопотере и длительной гипотензии он может развиться и у молодых.
Острые нарушения мозгового кровообращения типа ишемического инсульта возникают у пожилых больных на фоне гипотонии. Особенно велика вероятность их развития при резких перепадах артериального давления с эпизодами гипертензии, что типично при применении симпатомиметических препаратов.
Особенно велика вероятность их развития при резких перепадах артериального давления с эпизодами гипертензии, что типично при применении симпатомиметических препаратов.
18. Лечение острой кровопотери.
Общие принципы лечения острой кровопотери сводятся к следующему:
1.Остановка кровотечения, борьба с болью.
2.Обеспечение адекватного газообмена.
3.Восполнение дефицита ОЦК.
4.Лечение органной дисфункции и профилактика полиорганной несостоятельности:
• лечение сердечной недостаточности;
• профилактика почечной недостаточности;
• коррекция метаболического ацидоза;
• стабилизация обменных процессов в клетке;
• лечение и профилактика ДВС-синдрома.
5.Ранняяпрофилактика инфекции.
Остановка кровотечения и борьба с болью.
И по порядку:
При любом кровотечении важно как можно скорее устранить его источник. При наружном кровотечении – прижатие сосуда, давящая повязка, жгут, лигатура или зажим на кровоточащий сосуд. При внутреннем кровотечении – срочное оперативное вмешательство, проводимое параллельно с лечебными мероприятиями по выведению больного из шока. При любых объемах кровопотери рекомендуется начинать трансфузионную терапию с переливания коллоидных плазмозамещающих растворов реологического действия, быстро устраняющих дефицит ОЦК и улучшающих текучие свойства крови (реополиглюкин, полиглюкин, гемодез, желатиноль).
При внутреннем кровотечении – срочное оперативное вмешательство, проводимое параллельно с лечебными мероприятиями по выведению больного из шока. При любых объемах кровопотери рекомендуется начинать трансфузионную терапию с переливания коллоидных плазмозамещающих растворов реологического действия, быстро устраняющих дефицит ОЦК и улучшающих текучие свойства крови (реополиглюкин, полиглюкин, гемодез, желатиноль).
Пока переливаются плазмозаменители, необходимо определить группу и резус-фактор крови больного и в необходимых случаях в последующем произвести гемотрансфузию. При этом следует переливать только свежую (не более 10 дней хранения) одногруппную кровь. Переливание крови с большим сроком хранения может вызвать много осложнений (гиперкалиемия, метаболический ацидоз, эмболизация микрососудов легких и др.). Необходимо помнить, что чем больше объем гемотрансфузии, тем более свежей должна быть донорская кровь. На каждые 500 мл перелитой консервированной крови необходимо вводить по 10 мл 10% раствора хлористого кальция или глюконата кальция (для предупреждения нитратной интоксикации и шока) и по 40-50 мл 4% раствора бикарбоната натрия (для устранения метаболического ацидоза так как донорская кровь кислая, ее рН — 6,30-6,40). Нельзя переливать холодную кровь, поскольку она обладает повышенной вязкостью, а ее переливание может вызвать наведенную гипотермию у больного и холодовую агглютинацию. Поэтому кровь должна быть подогрета до комнатной температуры. Нельзя и перегревать кровь, так как это приводит к гемолизу со всеми вытекающими последствиями.
Нельзя переливать холодную кровь, поскольку она обладает повышенной вязкостью, а ее переливание может вызвать наведенную гипотермию у больного и холодовую агглютинацию. Поэтому кровь должна быть подогрета до комнатной температуры. Нельзя и перегревать кровь, так как это приводит к гемолизу со всеми вытекающими последствиями.
При острой кровопотере, сопровождающейся выраженной гипотонией, в состав переливаемых растворов рекомендуется добавлять полиглюкин (12-15 мл/кг), концентрированные растворы сухой плазмы и 10% раствор альбумина (3-6 мл/кг) для увеличения онкотического давления и предупреждения протоплазматического коллапса. При очень низком артериальном давлении (20-30 мм рт. ст.) жидкость и кровь следует переливать струйно внутриартериально под давлением. По мере повышения артериального давления до 70-80 мм рт. ст. переходят на внутривенное струйное переливание, а затем – на внутривенное капельное.
Следует отметить, что больные с тяжелой кровопотерей, выраженными нарушениями гемодинамики при остановленном кровотечении должны находиться в реанимационном отделении, а в случае продолжающегося кровотечения реанимационные мероприятия должны проводиться в операционной и при достижении соответствующего эффекта следует немедленно приступать к операции.
5. Лабораторные и инструментальные методы диагностики внутреннего кровотечения.
Внутреннее
кровотечение– состояние, при
котором кровь изливается либо в
естественную полость организма (желудок,
мочевой пузырь, матку, легкие, полость
сустава и пр.), либо в пространство,
искусственно образованное излившейся
кровью (забрюшинное, межмышечное и т.
д.). Может развиваться в результате
травмы или хронического заболевания.
Симптомы внутреннего кровотечения
зависят от его локализации и степени
кровопотери. Чаще они имеют общий
характер: головокружение, слабость,
сонливость, потеря сознания и т. п. Из-за
отсутствия характерных признаков
внутренние кровотечения гораздо труднее
диагностируются. В значительном числе
случаев представляют непосредственную
угрозу для жизни больного.
Внутреннее кровотечение
Внутреннее
кровотечение– состояние, при
котором кровь изливается либо в
естественную полость организма (желудок,
мочевой пузырь, матку, легкие, полость
сустава и пр. ), либо в пространство,
), либо в пространство,
искусственно образованное излившейся
кровью (забрюшинное, межмышечное и т.
д.). Может развиваться в результате
травмы или хронического заболевания.
Симптомы внутреннего кровотечения
зависят от его локализации и степени
кровопотери. Чаще они имеют общий
характер: головокружение, слабость,
сонливость, потеря сознания и т. п. Из-за
отсутствия характерных признаков
внутренние кровотечения гораздо труднее
диагностируются. В значительном числе
случаев представляют непосредственную
угрозу для жизни больного.
Диагностика
При
возникновении подозрения на внутреннее
кровотечение необходимо провести ряд
диагностических мероприятий для
подтверждения диагноза и уточнения
причины кровопотери. Выполняется
детальный осмотр, включающий в себя
измерение пульса и артериального
давления, аускультацию грудной клетки,
пальпацию и перкуссию брюшной полости.
Для подтверждения диагноза и оценки
тяжести кровопотери проводятся
лабораторные исследования гематокрита,
уровнягемоглобинаи
количества эритроцитов.
Выбор
специальных методов исследования
осуществляется с учетом предполагаемой
причины внутреннего кровотечения: при
заболеваниях желудочно-кишечного тракта
может выполняться пальцевое исследование
прямой кишки, зондирование
желудка,эзофагогастродуоденоскопия,колоноскопияиректороманоскопия,
при болезнях легких –бронхоскопия,
при поражении мочевого пузыря
-цистоскопия.
Кроме того, используются рентгенологические,
ультразвуковые и радиологические
методики.
Диагностика
скрытых внутренних кровотечений, при
которых кровь поступает в замкнутые
полости (брюшную, грудную, полость
черепа, перикард и т. д.), также производится
с учетом предполагаемого источника
кровопотери. Исчезновение нижнего
контура легкого на рентгенограммеи
затемнение в нижних отделах с четкой
горизонтальной границей свидетельствует
о гемотораксе. В сомнительных случаях
выполняетсярентгеноскопия.
При подозрении на кровотечение в брюшную
полость проводитсялапароскопия,
при подозрении на внутричерепную
гематому –рентгенография
черепаиэхоэнцефалография.
Способы
временной остановки кровотечения.
Правила наложения жгута.
Или с сайта
http://valeologija.ru/lekcii/lekcii-po-omz/423-sposoby-ostanovki-krovotechenij
Способом временнойостановки
кровотечения относятся:
1.
Приподнятое положение поврежденной
конечности по отношению к туловищу.
2.
Прижатие кровоточащего сосуда вместе
поврежденного с помощью давящей повязки.
3.
Пальцевое прижатие артерии на протяжении.
4.
Остановка кровотечения, фиксированием
конечности в положении максимального
сгибания или разгибания в суставе.
5.
Круговое сдавление конечности жгутом.
Для
остановки капиллярного кровотечения
бывает достаточно поднять конечность
выше уровня туловища и наложить обычную
повязку. При этом уменьшается приток
крови к конечности, снижается давление
в сосудах, что обеспечивает быстрое
тромбирование поврежденных сосудов
кровяными сгустками.
Прижатие
кровоточащихсосудов оказывается
эффективным при капиллярном и венозном
кровотечениях. Для этого на рану
Для этого на рану
накладывают несколько слоев стерильной
марли, в поверх ее туго свернутую
ватно-марлевую повязку (можно использовать
ватно-марлевые подушечки от индивидуального
пакета) и плотно прибинтовывают круговыми
ходами. Прижатые повязкой сосуды быстро
тромбируются и данный способ остановки
кровотечения может стать окончательным.
Одной
из разновидностей остановки кровотечения
в ране является метод наложения
кровоостанавливающего зажима на
кровоточащий артериальный сосуд, который
снимается в момент проведения окончательной
остановки кровотечения. При транспортировке
больного необходимо наложенный зажим
прочно фиксировать, обеспечить его
неподвижность.
Пальцевое
прижатие артериина протяжении
выше места повреждения осуществляется
в тех случаях, где артерия располагается
поверхностно и может быть прижата к
кости. Способ этот в основном используется
как временная мера перед наложением
жгута, за редким исключением, где трудно
или невозможно наложить жгут. Прижатие
Прижатие
производится в определенных точках.
Наиболее важными из них являются:
прижатие общей сонной артерии на шее,
которую придавливают к сонному бугорку
6 шейного позвонка, расположив пальцы
по внутреннему краю грудино-ключично-сосцевидной
мышцы на середине ее протяжения; ветви
наружной сонной артерии — височная
артерия — прижимаются к височной кости;
наружная нижне-челюстная артерия — к
кости нижней челюсти, отступая вперед
от угла нижней челюсти на 1-2 см.
Подключинную
артерию прижимают выше ключицы к
первому ребру, плечевую — у внутреннего
края двуглавой мышцы (бицепса) к плечевой
кости; бедренную артерию прижимают
тотчас ниже середины пахобедренной
складки к горизонтальной ветви лобковой
кости (сдавливать артерию лучше кулаком).
Максимальное
сгибание в суставах поврежденной
конечности осуществляется при повреждении
артерий предплечья или кисти, согнув
при этом руку до отказа в локтевом
суставе. Остановить кровотечение из
подмышечной или подключичной артерий
можно фиксацией рук, максимально
заведенных назад. Руки при этом прижимаются
Руки при этом прижимаются
к спине и связываются между собой за
предплечья. При таком положении
подключичная артерия сдавливается
между ключицей и 1 ребром, а подмышечная
артерия, перекидываясь через головку
плечевой кости, сдавливается последней.
При сгибании фиксированной нижней
конечности в коленном суставе под острым
углом, позволит произвести временную
остановку кровотечения при повреждении
подколенной, большеберцовой и малоберцовой
артерий.
Наиболее
удобным и надежным средством временной
остановки кровотечения является
наложение жгута. Наибольшее распространение
имеет резиновый жгут Эсмарха. Жгут
представляет собой эластичную резиновую
трубку или полоску длиной до 1,5 м, имеющую
на одном конце цепочку, а на другом —
крючок. Техника наложения резинового
жгута следующая: место наложения жгута
укрывают полотенцем, повязкой или
накладывают на одежду, чтобы не вызвать
ущемление кожи между его витками, жгут
сильно растягивают, одной рукой
захватывают конец жгута, а другой — его
среднюю часть так, чтобы одна рука
находилась выше, а другая — ниже конечности,
растянутым жгутом обертывают вокруг
конечности и затягивают до прекращения
кровотечения из раны и исчезновения
пульса на периферии конечности, следующий
ход накладывают с меньшим, а остальные
— минимальным натяжением, концы жгута
фиксируются с помощью крючка и цепочки.
Реже применяется матерчатый жгут-закрутка,
который состоит из матерчатой тесьмы
длиной до 1 м, шириной 3 см, закрутки,
металлического кольца, соединяющего
тесьму с закруткой и металлической
пряжкой. При наложении матерчатого
жгута левой рукой захватывают пряжку,
правой берут конец тесьмы, обводят
вокруг конечности, продевая через
пряжку, и предельно затягивают. Закрутка
должна при этом находится сверху
конечности. Дальнейшее сдавление
производится вращением деревянной
палочки до прекращения кровотечения,
после чего палочку закрепляют в боковой
петле.
При
отсутствии специального жгута для
остановки кровотечения могут быть
использованы самые разнообразные
подручные средства: ремень, платок,
подтяжки, веревка, резиновые трубки.
Трудно перетянуть конечность при помощи
наложения импровизированной закрутки.
Производится это следующим образом:
веревку или материю первоначально
завязывают совершенно свободно, затем
в петлю вставляют какую-нибудь палку и
веревку закручивают до необходимой
степени перетягивания конечности, до
остановки артериального кровотечения.
Правильность
наложения жгута определяется по
прекращению кровотечения и исчезновению
периферического пульса. Необходимо
остерегаться как слишком тугого, так и
слишком слабого наложения жгута.
Чрезмерное наложение жгута может
травмировать ткани (мышцы, сосуды, нервы)
с последующим развитием парезов и
параличей. При слабом наложении жгута
наблюдается не уменьшение, а усиление
кровотечения, т.к. сдавливаются только
вены, наступает венозный застой и
кровотечение. Накладывается жгут выше
раны, на любом уровне нижней и верхней
конечности, за исключением средней и
нижней трети плеча, где избегается
наложение из-за близкого анатомического
расположения лучевого нерва и плечевой
кости. У детей для остановки кровотечения
рекомендуется пользоваться эластичным
резиновым бинтом. Жгут накладывается
на конечности не более двух часов. При
более длительном сдавлении, особенно
в холодное время года, возможны стойкие
параличи и омертвление конечности.
Через 2 часа, в зимнее время через 1 час,
жгут следует расслабить на несколько
минут, а затем затянуть. В момент его
В момент его
расслабления производят пальцевое
прижатие магистрального сосуда, что
дает возможность временно восстановить
коллатеральное кровообращение (за счет
боковых сосудистых разветвлений) в
пораженной конечности. К жгуту обязательно
должна быть прикреплена записка с
указанием врача (времени ее наложения),
а также подчеркнуто и указано время в
карточке первичного учета пострадавшего.
Накладывать
жгут без достаточных показаний не
следует, жгут накладывается только
при сильном артериальном кровотечении,
которое невозможно остановить другими
временными способами.
Основными
ошибками при наложении жгута являются:
наложение жгута без достаточных оснований
вдали от раны, на голое тело, слабое или
чересчур сильное стягивание конечности
и длительное время сдавливания. Нарушение
правил наложения может привести к
омертвлению конечности, стойкому
параличу ее или тяжелому кровотечению.
Снимается жгут при окончательной
остановке кровотечения.
Внутреннее кровотечение у кошек — симптомы, лечение. Что делать, если у кошки внутреннее кровотечение
Кровотечение – выход крови из кровеносного сосуда.
Содержание
- Типы кровотечений
- Причины
- Опасность кровотечения
- Диагностика
- Лечение
Типы кровотечений
Различают кровотечение наружное, внутреннее, артериальное, венозное и капиллярное. При артериальном кровотечении кровь вытекает сильной прерывистой струей, цвет ее ярко-красный. При венозном кровотечении струя слабее, без пульсации, цвет крови темно-красный. Капиллярное кровотечение характеризуется появлением капель крови (например, при ссадинах кожи). В отличие от внешнего кровотечения внутреннее наиболее опасно для организма из-за несвоевременного обнаружения и трудностей его остановки.
Внутреннее кровотечение у кошек может быть явным (кишечным, легочным, желудочным, маточным и т. д.):
д.):
- Кровотечение из носа (эпистаксис),
- Выделение измененной крови с калом, стул с прожилками крови (дегтеобразный стул) (мелена),
- Кровохарканье, при кашле выделяется алая пенистая кровь (гемоптоэ),
- Кровавая рвота (рвота «кофейной гущей») (гематемезис),
- Кровянистые выделения из петли,
- Выделения крови с мочой, кровь в моче, красная моча (гематурия).
Внутреннее кровотечение также может быть скрытым (кровотечение в замкнутые полости тела, возникают главным образом в результате повреждения внутренних органов и кровь при этом не выделяется наружу).
Такое кровотечение можно заподозрить лишь по изменениям общего состояния. Может наблюдаться вялость, апатия, одышка, бледность слизистых оболочек, быстрое увеличение объема живота.
Причины
- Новообразования – опухоли могут разорваться и вызвать кровотечение,
- Травмы – высотная травма (падение с балкона), автотравма и многие другие,
- Коагулопатии – если нарушена свертываемости крови (часто вследствие отравления).

Опасность кровотечения
При кровопотерях уменьшается объем циркулирующей крови, падает кровяное давление, уменьшается количество эритроцитов и лейкоцитов, что приводит к недостатку кислорода в тканях, снижению защитных свойств крови и тяжелым последствиям в целом для организма.
Последствия кровотечения неоднозначны и зависят от поврежденного сосуда (артерия, вена, капилляр), скорости кровотечения и количества потерянной крови, состояния организма и т.д. Тяжелые нарушения в организме отмечают при потере 30% и более циркулирующей крови. Потеря 50—60% крови резко снижает кровяное давление, кислородное питание и наступает смерть. При длительных (хронических), но незначительных потерях крови снижается количество эритроцитов и гемоглобина, наступает кислородное голодание, понижение жизненной деятельности, развивается общая анемия с тяжелыми последствиями для организма.
Диагностика
При проявлении симптомов внутреннего кровотечения у кошки немедленно обратитесь в ветеринарную клинику. На приеме ветеринарный врач может провести следующие диагностические исследование:
На приеме ветеринарный врач может провести следующие диагностические исследование:
- Сбор анамнеза (вы должны будете рассказать всю историю болезни, любые детали очень важны),
- Физикальный осмотр животного,
- Рентген исследование – позволяет обнаружить наличие свободной жидкости, новообразования,
- Могут провести лапароцентез (набор жидкости шприцом из брюшной полости), анализ жидкости,
- Анализы крови (Клинический анализ – позволяет увидеть наличие анемии, Биохимический анализ – смотрим есть ли повреждение внутренних органов, Коагулограмма – может показать нарушение свертываемости крови),
- УЗИ – выявляем наличие новообразований.
- КТ и МРТ – смогут показать то, что не видно будет на Рентгене и УЗИ.
Лечение
Лечение внутреннего кровотечения у кошки зависит от тяжести и клинического состояния животного состояния, причины заболевания:
- Обезболивание – успокоит и улучшит состояние животного,
- Внутривенная инфузия – позволит поддержать кровяное давление, улучшить перфузию органов и тканей,
- Гемотрансфузия – при выраженных анемиях,
- Сдавливающие повязки – замедлят или прекратят кровотечение,
- Применение Витамина К – при отравлении антикоагулянтами, крысиным ядом, при коагулопатиях,
- Экстренная диагностическая операция
Очень важно вовремя обратиться к ветеринарному врачу, установить причину внутреннего кровотечения, оказать неотложную помощь вашему питомцу. Жизнь вашего любимца – в ваших руках!
Жизнь вашего любимца – в ваших руках!
Статья подготовлена Андреевой Т.В.,
ветеринарным врачом-терапевтом «МЕДВЕТ»
© 2018 СВЦ «МЕДВЕТ»
Внутреннее кровотечение: симптомы, диагностика и лечение
Обзор
Внутреннее кровотечение — это кровотечение, которое происходит внутри вашего тела. Травму, повреждающую ваше тело, легко увидеть. Порез или разрыв на коже обычно кровоточит. Вы можете увидеть, что больно, и легко определить причину.
Внутреннее кровотечение не так просто увидеть или диагностировать. Внутреннее кровотечение часто бывает результатом травмы или травмы. Менее очевидные причины также могут привести к внутреннему кровотечению.К ним относятся гастрит, повреждение органов или нарушение свертываемости крови.
В некоторых случаях кровотечение может быть признаком опасного для жизни состояния. Если у вас или у кого-то из ваших знакомых внезапно появятся следующие симптомы, немедленно обратитесь за медицинской помощью. Это могут быть симптомы внутреннего кровотечения:
Это могут быть симптомы внутреннего кровотечения:
Вы можете заметить кровянистую или темную рвоту или стул. Иногда, если кровотечение находится за внутренними органами в брюшной полости, у вас могут быть синяки вокруг пупка или по бокам живота.
Другие случаи внутреннего кровотечения могут быть менее серьезными, но все же важно, чтобы вы обратились к врачу, как только заметите симптомы.
Внутреннее кровотечение — это симптом травмы, состояния или заболевания. У вас не будет внутреннего кровотечения без причины.
Распознавание симптомов внутреннего кровотечения может помочь вам и вашему врачу понять, что такое кровотечение, почему это кровотечение и какие условия могут способствовать возникновению проблемы.
Внутреннее кровотечение в голове
Это может вызвать:
Внутреннее кровотечение в груди или животе
Это может вызвать:
Внутреннее кровотечение в мышцы или суставы
Это может вызвать:
Другие симптомы
Это возможно испытание шока в некоторых случаях внутреннего кровотечения.
Это особенно верно, если внутреннее кровотечение происходит в местах, где может быть потеряно значительное количество крови, таких как грудь, живот или бедро. Шок возникает, когда крови недостаточно для снабжения всего тела.
Симптомы шока включают:
Наличие других основных заболеваний может помочь врачам определить, теряете ли вы где-то кровь.
Например, анемия обычно связана с медленным и хроническим внутренним кровотечением. Это может вызвать усталость, слабость и одышку.
У некоторых людей с внутренним кровотечением также может быть низкое кровяное давление из-за постоянной кровопотери. Это называется ортостатической гипотонией. Общие симптомы включают головокружение или головокружение, когда вы стоите.
Иногда определить причину внутреннего кровотечения очень просто. Если вы попали в аварию или недавно получили травму, кровотечение, вероятно, является результатом этого события.
Кроме того, диагностировать причину может быть проще, если у вас есть состояние, которое может привести к внутреннему кровотечению, например гастрит.
Однако не все случаи внутреннего кровотечения столь очевидны. Поиск источника внутреннего кровотечения может занять некоторое время и потребовать тщательного медицинского осмотра.
Общие причины
К ним могут относиться:
- Повреждение кровеносного сосуда. Незначительные слезы могут возникнуть при травме.
- Факторы свертывания. Ваше тело вырабатывает белки, чтобы остановить кровотечение, если вы порезались или получили травму. Если ваше тело не производит достаточного количества факторов свертывания крови, у вас может начаться кровотечение.
- Некоторые лекарства. Некоторые лекарства, например антикоагулянты, могут предотвратить свертывание крови и вызвать сильное кровотечение, если вы получили травму или попали в аварию. Некоторые лекарства, отпускаемые без рецепта, в том числе аспирин, могут повредить слизистую оболочку желудка.
- Хроническое высокое кровяное давление.
 Высокое кровяное давление ослабляет стенки кровеносных сосудов. Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить.
Высокое кровяное давление ослабляет стенки кровеносных сосудов. Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить. - Наследственные нарушения свертываемости крови. Гемофилия — это генетическое заболевание, которое препятствует правильному свертыванию крови.Незначительная травма может вызвать сильное кровотечение, если ее не лечить должным образом.
- Желудочно-кишечные (ЖКТ) причины. Кровотечение в брюшной полости или желудке может быть вызвано одним из нескольких состояний ЖКТ. К ним относятся полипы толстой кишки, колит, болезнь Крона, гастрит, эзофагит и пептические язвы.
- Эндометриоз. Эндометриоз — это состояние, при котором ткань матки разрастается за пределы матки. Матка сбросит слизистую оболочку и вызовет кровотечение в отдельном месте, например, в тазу.Диагностика проводится с помощью биопсии, компьютерной томографии, МРТ и ультразвукового исследования.
- Факторы образа жизни.
 Алкоголь, курение и запрещенные наркотики могут раздражать слизистую оболочку желудка.
Алкоголь, курение и запрещенные наркотики могут раздражать слизистую оболочку желудка.
Более серьезные причины
К ним могут относиться:
- Травма . Переживания, включая автомобильные аварии, падения и падение на себя тяжелых предметов, могут повредить ваши органы, кровеносные сосуды и кости. Вы можете испытать внутреннее кровотечение, не порезав кожу.
- Аневризмы . Слабые стенки кровеносных сосудов могут вздуваться и образовывать карманы с кровью. Многие аневризмы не вызывают никаких симптомов, но разорвавшаяся аневризма может быть опасной для жизни.
- Сломанные кости . О большинстве переломов не стоит беспокоиться, но перелом более крупных костей вашего тела, например бедренной кости, может вызвать значительное внутреннее кровотечение.
- Внематочная беременность . Беременность вне матки может вызвать внутреннее кровотечение по мере роста плода.
 Состояние может быть опасным для жизни.
Состояние может быть опасным для жизни. - Хирургия . Перед тем, как хирург завершит операцию, он должен убедиться, что кровотечение остановлено. Если они что-то пропустят, кровотечение может продолжиться даже после закрытия разреза. В некоторых случаях кровотечение может быть сильным.
Независимо от причины важно получить медицинскую помощь. Незначительное внутреннее кровотечение может быстро стать более серьезным, если не выявить причину и быстро не устранить ее.
Для диагностики внутреннего кровотечения обычно требуются медицинские тесты, медицинский осмотр и тщательный анализ вашей истории болезни.Ваш врач может использовать лабораторные тесты и инструменты визуализации как для определения причины вашего внутреннего кровотечения, так и для измерения степени тяжести.
При травмах может потребоваться визуализация. Рентген показывает изображение ваших костей. КТ — это расширенный рентгеновский снимок, который позволяет увидеть кости, ткани и кровеносные сосуды.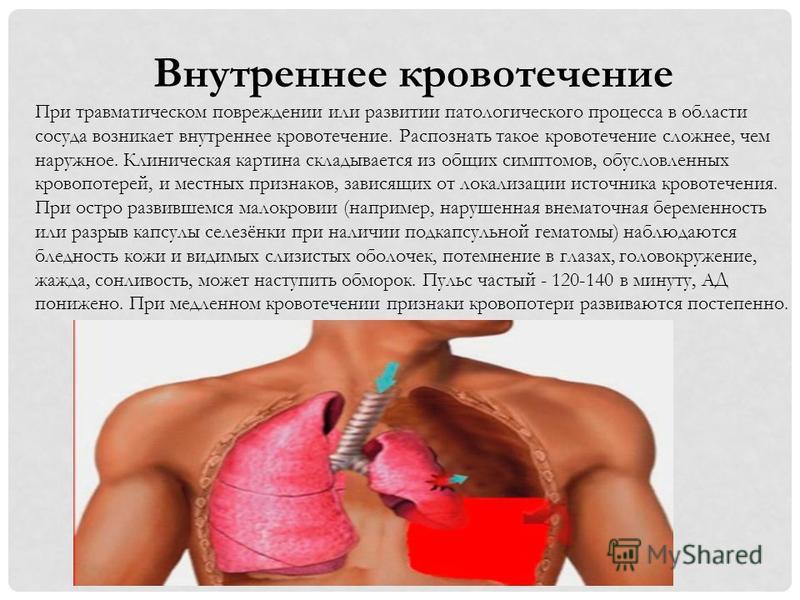 Ангиография — это визуализирующий тест, с помощью которого можно тщательно изучить отдельные кровеносные сосуды.
Ангиография — это визуализирующий тест, с помощью которого можно тщательно изучить отдельные кровеносные сосуды.
Если причину кровотечения определить нелегко, ваш врач может назначить несколько медицинских анализов, чтобы определить, что такое кровотечение и почему.
Первая цель лечения — найти источник кровотечения и остановить его. Некоторое кровотечение может быть незначительным и прекратиться само. Другие случаи более тяжелые и могут потребовать более тщательных мер, включая хирургическое вмешательство.
Когда ваш врач прописывает лечение внутреннего кровотечения, он, скорее всего, учтет:
- серьезность причины
- поврежденный орган или кровеносный сосуд
- ваше общее состояние здоровья
В легких случаях внутреннего кровотечения лечение обычно включает отдых и контроль симптомов.
Отдых дает вашему телу время на восстановление, в то время как оно реабсорбирует кровь и уменьшает воспаление. После выявления причины и лечения медленного кровотечения может потребоваться несколько дополнительных методов лечения.
Однако некоторые причины внутреннего кровотечения требуют более тщательного лечения. Для остановки кровотечения и удаления скопившейся крови может потребоваться операция. Тип операции, которая вам нужна, зависит от степени тяжести кровотечения, места кровотечения и вашего общего состояния здоровья.
После остановки кровотечения лечение будет сосредоточено на устранении повреждений и стабилизации вашего тела.
В зависимости от степени тяжести невылеченное внутреннее кровотечение может привести к органной недостаточности, коме и в некоторых случаях смерти. Даже после лечения сильное внутреннее кровотечение может привести к смерти.
Очень важно выявлять и лечить внутреннее кровотечение на ранней стадии, чтобы избежать каких-либо осложнений.
Важно найти и устранить причину и факторы риска, которые могут привести к внутреннему кровотечению. Без быстрого лечения вы можете ощутить длительный эффект.
Например, мозговое кровотечение может вызвать инсульт или долговременное повреждение мозга. Вам может потребоваться физическая, профессиональная и логопедическая терапия, чтобы заново изучить определенные поведения и действия. Эти методы лечения также могут помочь предотвратить будущие разрывы или повреждение кровеносных сосудов.
Вам может потребоваться физическая, профессиональная и логопедическая терапия, чтобы заново изучить определенные поведения и действия. Эти методы лечения также могут помочь предотвратить будущие разрывы или повреждение кровеносных сосудов.
Если внутреннее кровотечение выявлено, диагностировано и должным образом лечится, прогноз положительный. Многие люди могут полностью выздороветь. Для предотвращения кровотечения в будущем может потребоваться дополнительное лечение, но долгосрочных эффектов мало.
Внутреннее кровотечение: симптомы, диагностика и лечение
Обзор
Внутреннее кровотечение — это кровотечение, которое происходит внутри вашего тела.Травму, повреждающую ваше тело, легко увидеть. Порез или разрыв на коже обычно кровоточит. Вы можете увидеть, что больно, и легко определить причину.
Внутреннее кровотечение не так просто увидеть или диагностировать. Внутреннее кровотечение часто бывает результатом травмы или травмы. Менее очевидные причины также могут привести к внутреннему кровотечению. К ним относятся гастрит, повреждение органов или нарушение свертываемости крови.
К ним относятся гастрит, повреждение органов или нарушение свертываемости крови.
В некоторых случаях кровотечение может быть признаком опасного для жизни состояния.Если у вас или у кого-то из ваших знакомых внезапно появятся следующие симптомы, немедленно обратитесь за медицинской помощью. Это могут быть симптомы внутреннего кровотечения:
Вы можете заметить кровянистую или темную рвоту или стул. Иногда, если кровотечение находится за внутренними органами в брюшной полости, у вас могут быть синяки вокруг пупка или по бокам живота.
Другие случаи внутреннего кровотечения могут быть менее серьезными, но все же важно, чтобы вы обратились к врачу, как только заметите симптомы.
Внутреннее кровотечение — это симптом травмы, состояния или заболевания.У вас не будет внутреннего кровотечения без причины.
Распознавание симптомов внутреннего кровотечения может помочь вам и вашему врачу понять, что такое кровотечение, почему это кровотечение и какие условия могут способствовать возникновению проблемы.
Внутреннее кровотечение в голове
Это может вызвать:
Внутреннее кровотечение в груди или животе
Это может вызвать:
Внутреннее кровотечение в мышцы или суставы
Это может вызвать:
Другие симптомы
Это возможно испытание шока в некоторых случаях внутреннего кровотечения.
Это особенно верно, если внутреннее кровотечение происходит в местах, где может быть потеряно значительное количество крови, таких как грудь, живот или бедро. Шок возникает, когда крови недостаточно для снабжения всего тела.
Симптомы шока включают:
Наличие других основных заболеваний может помочь врачам определить, теряете ли вы где-то кровь.
Например, анемия обычно связана с медленным и хроническим внутренним кровотечением. Это может вызвать усталость, слабость и одышку.
У некоторых людей с внутренним кровотечением также может быть низкое кровяное давление из-за постоянной кровопотери. Это называется ортостатической гипотонией. Общие симптомы включают головокружение или головокружение, когда вы стоите.
Общие симптомы включают головокружение или головокружение, когда вы стоите.
Иногда определить причину внутреннего кровотечения очень просто. Если вы попали в аварию или недавно получили травму, кровотечение, вероятно, является результатом этого события.
Кроме того, диагностировать причину может быть проще, если у вас есть состояние, которое может привести к внутреннему кровотечению, например гастрит.
Однако не все случаи внутреннего кровотечения столь очевидны. Поиск источника внутреннего кровотечения может занять некоторое время и потребовать тщательного медицинского осмотра.
Общие причины
К ним могут относиться:
- Повреждение кровеносного сосуда. Незначительные слезы могут возникнуть при травме.
- Факторы свертывания. Ваше тело вырабатывает белки, чтобы остановить кровотечение, если вы порезались или получили травму. Если ваше тело не производит достаточного количества факторов свертывания крови, у вас может начаться кровотечение.

- Некоторые лекарства. Некоторые лекарства, например антикоагулянты, могут предотвратить свертывание крови и вызвать сильное кровотечение, если вы получили травму или попали в аварию. Некоторые лекарства, отпускаемые без рецепта, в том числе аспирин, могут повредить слизистую оболочку желудка.
- Хроническое высокое кровяное давление. Высокое кровяное давление ослабляет стенки кровеносных сосудов. Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить.
- Наследственные нарушения свертываемости крови. Гемофилия — это генетическое заболевание, которое препятствует правильному свертыванию крови.Незначительная травма может вызвать сильное кровотечение, если ее не лечить должным образом.
- Желудочно-кишечные (ЖКТ) причины. Кровотечение в брюшной полости или желудке может быть вызвано одним из нескольких состояний ЖКТ. К ним относятся полипы толстой кишки, колит, болезнь Крона, гастрит, эзофагит и пептические язвы.

- Эндометриоз. Эндометриоз — это состояние, при котором ткань матки разрастается за пределы матки. Матка сбросит слизистую оболочку и вызовет кровотечение в отдельном месте, например, в тазу.Диагностика проводится с помощью биопсии, компьютерной томографии, МРТ и ультразвукового исследования.
- Факторы образа жизни. Алкоголь, курение и запрещенные наркотики могут раздражать слизистую оболочку желудка.
Более серьезные причины
К ним могут относиться:
- Травма . Переживания, включая автомобильные аварии, падения и падение на себя тяжелых предметов, могут повредить ваши органы, кровеносные сосуды и кости. Вы можете испытать внутреннее кровотечение, не порезав кожу.
- Аневризмы . Слабые стенки кровеносных сосудов могут вздуваться и образовывать карманы с кровью. Многие аневризмы не вызывают никаких симптомов, но разорвавшаяся аневризма может быть опасной для жизни.
- Сломанные кости .
 О большинстве переломов не стоит беспокоиться, но перелом более крупных костей вашего тела, например бедренной кости, может вызвать значительное внутреннее кровотечение.
О большинстве переломов не стоит беспокоиться, но перелом более крупных костей вашего тела, например бедренной кости, может вызвать значительное внутреннее кровотечение. - Внематочная беременность . Беременность вне матки может вызвать внутреннее кровотечение по мере роста плода.Состояние может быть опасным для жизни.
- Хирургия . Перед тем, как хирург завершит операцию, он должен убедиться, что кровотечение остановлено. Если они что-то пропустят, кровотечение может продолжиться даже после закрытия разреза. В некоторых случаях кровотечение может быть сильным.
Независимо от причины важно получить медицинскую помощь. Незначительное внутреннее кровотечение может быстро стать более серьезным, если не выявить причину и быстро не устранить ее.
Для диагностики внутреннего кровотечения обычно требуются медицинские тесты, медицинский осмотр и тщательный анализ вашей истории болезни.Ваш врач может использовать лабораторные тесты и инструменты визуализации как для определения причины вашего внутреннего кровотечения, так и для измерения степени тяжести.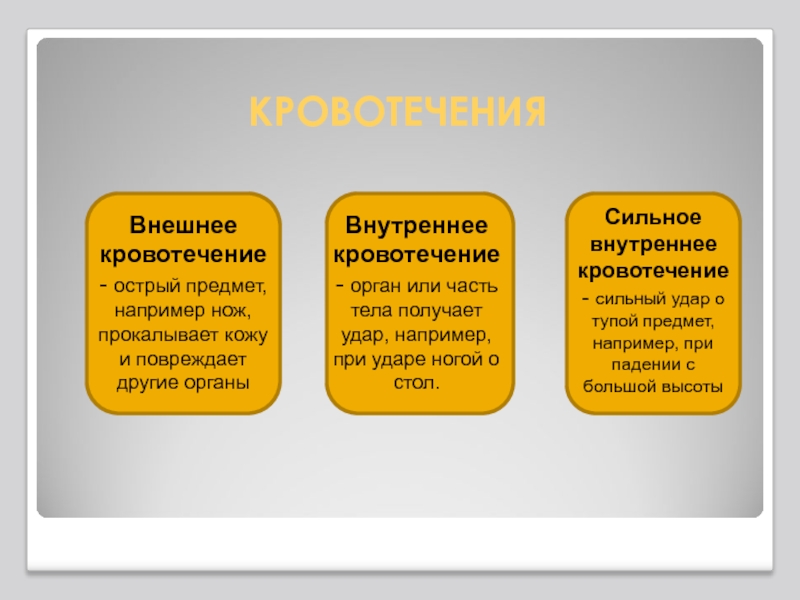
При травмах может потребоваться визуализация. Рентген показывает изображение ваших костей. КТ — это расширенный рентгеновский снимок, который позволяет увидеть кости, ткани и кровеносные сосуды. Ангиография — это визуализирующий тест, с помощью которого можно тщательно изучить отдельные кровеносные сосуды.
Если причину кровотечения определить нелегко, ваш врач может назначить несколько медицинских анализов, чтобы определить, что такое кровотечение и почему.
Первая цель лечения — найти источник кровотечения и остановить его. Некоторое кровотечение может быть незначительным и прекратиться само. Другие случаи более тяжелые и могут потребовать более тщательных мер, включая хирургическое вмешательство.
Когда ваш врач прописывает лечение внутреннего кровотечения, он, скорее всего, учтет:
- серьезность причины
- поврежденный орган или кровеносный сосуд
- ваше общее состояние здоровья
В легких случаях внутреннего кровотечения лечение обычно включает отдых и контроль симптомов.
Отдых дает вашему телу время на восстановление, в то время как оно реабсорбирует кровь и уменьшает воспаление. После выявления причины и лечения медленного кровотечения может потребоваться несколько дополнительных методов лечения.
Однако некоторые причины внутреннего кровотечения требуют более тщательного лечения. Для остановки кровотечения и удаления скопившейся крови может потребоваться операция. Тип операции, которая вам нужна, зависит от степени тяжести кровотечения, места кровотечения и вашего общего состояния здоровья.
После остановки кровотечения лечение будет сосредоточено на устранении повреждений и стабилизации вашего тела.
В зависимости от степени тяжести невылеченное внутреннее кровотечение может привести к органной недостаточности, коме и в некоторых случаях смерти. Даже после лечения сильное внутреннее кровотечение может привести к смерти.
Очень важно выявлять и лечить внутреннее кровотечение на ранней стадии, чтобы избежать каких-либо осложнений.
Важно найти и устранить причину и факторы риска, которые могут привести к внутреннему кровотечению. Без быстрого лечения вы можете ощутить длительный эффект.
Например, мозговое кровотечение может вызвать инсульт или долговременное повреждение мозга.Вам может потребоваться физическая, профессиональная и логопедическая терапия, чтобы заново изучить определенные поведения и действия. Эти методы лечения также могут помочь предотвратить будущие разрывы или повреждение кровеносных сосудов.
Если внутреннее кровотечение выявлено, диагностировано и должным образом лечится, прогноз положительный. Многие люди могут полностью выздороветь. Для предотвращения кровотечения в будущем может потребоваться дополнительное лечение, но долгосрочных эффектов мало.
Внутреннее кровотечение: симптомы, диагностика и лечение
Обзор
Внутреннее кровотечение — это кровотечение, которое происходит внутри вашего тела.Травму, повреждающую ваше тело, легко увидеть. Порез или разрыв на коже обычно кровоточит. Вы можете увидеть, что больно, и легко определить причину.
Вы можете увидеть, что больно, и легко определить причину.
Внутреннее кровотечение не так просто увидеть или диагностировать. Внутреннее кровотечение часто бывает результатом травмы или травмы. Менее очевидные причины также могут привести к внутреннему кровотечению. К ним относятся гастрит, повреждение органов или нарушение свертываемости крови.
В некоторых случаях кровотечение может быть признаком опасного для жизни состояния.Если у вас или у кого-то из ваших знакомых внезапно появятся следующие симптомы, немедленно обратитесь за медицинской помощью. Это могут быть симптомы внутреннего кровотечения:
Вы можете заметить кровянистую или темную рвоту или стул. Иногда, если кровотечение находится за внутренними органами в брюшной полости, у вас могут быть синяки вокруг пупка или по бокам живота.
Другие случаи внутреннего кровотечения могут быть менее серьезными, но все же важно, чтобы вы обратились к врачу, как только заметите симптомы.
Внутреннее кровотечение — это симптом травмы, состояния или заболевания. У вас не будет внутреннего кровотечения без причины.
У вас не будет внутреннего кровотечения без причины.
Распознавание симптомов внутреннего кровотечения может помочь вам и вашему врачу понять, что такое кровотечение, почему это кровотечение и какие условия могут способствовать возникновению проблемы.
Внутреннее кровотечение в голове
Это может вызвать:
Внутреннее кровотечение в груди или животе
Это может вызвать:
Внутреннее кровотечение в мышцы или суставы
Это может вызвать:
Другие симптомы
Это возможно испытание шока в некоторых случаях внутреннего кровотечения.
Это особенно верно, если внутреннее кровотечение происходит в местах, где может быть потеряно значительное количество крови, таких как грудь, живот или бедро. Шок возникает, когда крови недостаточно для снабжения всего тела.
Симптомы шока включают:
Наличие других основных заболеваний может помочь врачам определить, теряете ли вы где-то кровь.
Например, анемия обычно связана с медленным и хроническим внутренним кровотечением. Это может вызвать усталость, слабость и одышку.
Это может вызвать усталость, слабость и одышку.
У некоторых людей с внутренним кровотечением также может быть низкое кровяное давление из-за постоянной кровопотери. Это называется ортостатической гипотонией. Общие симптомы включают головокружение или головокружение, когда вы стоите.
Иногда определить причину внутреннего кровотечения очень просто. Если вы попали в аварию или недавно получили травму, кровотечение, вероятно, является результатом этого события.
Кроме того, диагностировать причину может быть проще, если у вас есть состояние, которое может привести к внутреннему кровотечению, например гастрит.
Однако не все случаи внутреннего кровотечения столь очевидны. Поиск источника внутреннего кровотечения может занять некоторое время и потребовать тщательного медицинского осмотра.
Общие причины
К ним могут относиться:
- Повреждение кровеносного сосуда. Незначительные слезы могут возникнуть при травме.

- Факторы свертывания. Ваше тело вырабатывает белки, чтобы остановить кровотечение, если вы порезались или получили травму. Если ваше тело не производит достаточного количества факторов свертывания крови, у вас может начаться кровотечение.
- Некоторые лекарства. Некоторые лекарства, например антикоагулянты, могут предотвратить свертывание крови и вызвать сильное кровотечение, если вы получили травму или попали в аварию. Некоторые лекарства, отпускаемые без рецепта, в том числе аспирин, могут повредить слизистую оболочку желудка.
- Хроническое высокое кровяное давление. Высокое кровяное давление ослабляет стенки кровеносных сосудов. Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить.
- Наследственные нарушения свертываемости крови. Гемофилия — это генетическое заболевание, которое препятствует правильному свертыванию крови.Незначительная травма может вызвать сильное кровотечение, если ее не лечить должным образом.

- Желудочно-кишечные (ЖКТ) причины. Кровотечение в брюшной полости или желудке может быть вызвано одним из нескольких состояний ЖКТ. К ним относятся полипы толстой кишки, колит, болезнь Крона, гастрит, эзофагит и пептические язвы.
- Эндометриоз. Эндометриоз — это состояние, при котором ткань матки разрастается за пределы матки. Матка сбросит слизистую оболочку и вызовет кровотечение в отдельном месте, например, в тазу.Диагностика проводится с помощью биопсии, компьютерной томографии, МРТ и ультразвукового исследования.
- Факторы образа жизни. Алкоголь, курение и запрещенные наркотики могут раздражать слизистую оболочку желудка.
Более серьезные причины
К ним могут относиться:
- Травма . Переживания, включая автомобильные аварии, падения и падение на себя тяжелых предметов, могут повредить ваши органы, кровеносные сосуды и кости. Вы можете испытать внутреннее кровотечение, не порезав кожу.

- Аневризмы . Слабые стенки кровеносных сосудов могут вздуваться и образовывать карманы с кровью. Многие аневризмы не вызывают никаких симптомов, но разорвавшаяся аневризма может быть опасной для жизни.
- Сломанные кости . О большинстве переломов не стоит беспокоиться, но перелом более крупных костей вашего тела, например бедренной кости, может вызвать значительное внутреннее кровотечение.
- Внематочная беременность . Беременность вне матки может вызвать внутреннее кровотечение по мере роста плода.Состояние может быть опасным для жизни.
- Хирургия . Перед тем, как хирург завершит операцию, он должен убедиться, что кровотечение остановлено. Если они что-то пропустят, кровотечение может продолжиться даже после закрытия разреза. В некоторых случаях кровотечение может быть сильным.
Независимо от причины важно получить медицинскую помощь. Незначительное внутреннее кровотечение может быстро стать более серьезным, если не выявить причину и быстро не устранить ее.
Для диагностики внутреннего кровотечения обычно требуются медицинские тесты, медицинский осмотр и тщательный анализ вашей истории болезни.Ваш врач может использовать лабораторные тесты и инструменты визуализации как для определения причины вашего внутреннего кровотечения, так и для измерения степени тяжести.
При травмах может потребоваться визуализация. Рентген показывает изображение ваших костей. КТ — это расширенный рентгеновский снимок, который позволяет увидеть кости, ткани и кровеносные сосуды. Ангиография — это визуализирующий тест, с помощью которого можно тщательно изучить отдельные кровеносные сосуды.
Если причину кровотечения определить нелегко, ваш врач может назначить несколько медицинских анализов, чтобы определить, что такое кровотечение и почему.
Первая цель лечения — найти источник кровотечения и остановить его. Некоторое кровотечение может быть незначительным и прекратиться само. Другие случаи более тяжелые и могут потребовать более тщательных мер, включая хирургическое вмешательство.
Когда ваш врач прописывает лечение внутреннего кровотечения, он, скорее всего, учтет:
- серьезность причины
- поврежденный орган или кровеносный сосуд
- ваше общее состояние здоровья
В легких случаях внутреннего кровотечения лечение обычно включает отдых и контроль симптомов.
Отдых дает вашему телу время на восстановление, в то время как оно реабсорбирует кровь и уменьшает воспаление. После выявления причины и лечения медленного кровотечения может потребоваться несколько дополнительных методов лечения.
Однако некоторые причины внутреннего кровотечения требуют более тщательного лечения. Для остановки кровотечения и удаления скопившейся крови может потребоваться операция. Тип операции, которая вам нужна, зависит от степени тяжести кровотечения, места кровотечения и вашего общего состояния здоровья.
После остановки кровотечения лечение будет сосредоточено на устранении повреждений и стабилизации вашего тела.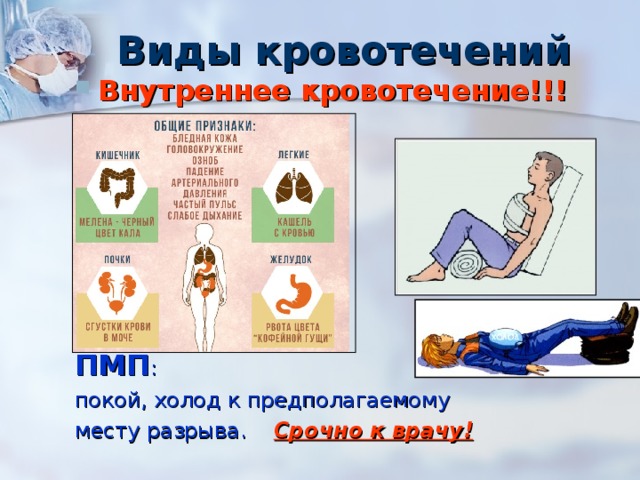
В зависимости от степени тяжести невылеченное внутреннее кровотечение может привести к органной недостаточности, коме и в некоторых случаях смерти. Даже после лечения сильное внутреннее кровотечение может привести к смерти.
Очень важно выявлять и лечить внутреннее кровотечение на ранней стадии, чтобы избежать каких-либо осложнений.
Важно найти и устранить причину и факторы риска, которые могут привести к внутреннему кровотечению. Без быстрого лечения вы можете ощутить длительный эффект.
Например, мозговое кровотечение может вызвать инсульт или долговременное повреждение мозга.Вам может потребоваться физическая, профессиональная и логопедическая терапия, чтобы заново изучить определенные поведения и действия. Эти методы лечения также могут помочь предотвратить будущие разрывы или повреждение кровеносных сосудов.
Если внутреннее кровотечение выявлено, диагностировано и должным образом лечится, прогноз положительный. Многие люди могут полностью выздороветь. Для предотвращения кровотечения в будущем может потребоваться дополнительное лечение, но долгосрочных эффектов мало.
Для предотвращения кровотечения в будущем может потребоваться дополнительное лечение, но долгосрочных эффектов мало.
Внутреннее кровотечение: симптомы, диагностика и лечение
Обзор
Внутреннее кровотечение — это кровотечение, которое происходит внутри вашего тела.Травму, повреждающую ваше тело, легко увидеть. Порез или разрыв на коже обычно кровоточит. Вы можете увидеть, что больно, и легко определить причину.
Внутреннее кровотечение не так просто увидеть или диагностировать. Внутреннее кровотечение часто бывает результатом травмы или травмы. Менее очевидные причины также могут привести к внутреннему кровотечению. К ним относятся гастрит, повреждение органов или нарушение свертываемости крови.
В некоторых случаях кровотечение может быть признаком опасного для жизни состояния.Если у вас или у кого-то из ваших знакомых внезапно появятся следующие симптомы, немедленно обратитесь за медицинской помощью. Это могут быть симптомы внутреннего кровотечения:
Вы можете заметить кровянистую или темную рвоту или стул. Иногда, если кровотечение находится за внутренними органами в брюшной полости, у вас могут быть синяки вокруг пупка или по бокам живота.
Иногда, если кровотечение находится за внутренними органами в брюшной полости, у вас могут быть синяки вокруг пупка или по бокам живота.
Другие случаи внутреннего кровотечения могут быть менее серьезными, но все же важно, чтобы вы обратились к врачу, как только заметите симптомы.
Внутреннее кровотечение — это симптом травмы, состояния или заболевания.У вас не будет внутреннего кровотечения без причины.
Распознавание симптомов внутреннего кровотечения может помочь вам и вашему врачу понять, что такое кровотечение, почему это кровотечение и какие условия могут способствовать возникновению проблемы.
Внутреннее кровотечение в голове
Это может вызвать:
Внутреннее кровотечение в груди или животе
Это может вызвать:
Внутреннее кровотечение в мышцы или суставы
Это может вызвать:
Другие симптомы
Это возможно испытание шока в некоторых случаях внутреннего кровотечения.
Это особенно верно, если внутреннее кровотечение происходит в местах, где может быть потеряно значительное количество крови, таких как грудь, живот или бедро. Шок возникает, когда крови недостаточно для снабжения всего тела.
Шок возникает, когда крови недостаточно для снабжения всего тела.
Симптомы шока включают:
Наличие других основных заболеваний может помочь врачам определить, теряете ли вы где-то кровь.
Например, анемия обычно связана с медленным и хроническим внутренним кровотечением. Это может вызвать усталость, слабость и одышку.
У некоторых людей с внутренним кровотечением также может быть низкое кровяное давление из-за постоянной кровопотери. Это называется ортостатической гипотонией. Общие симптомы включают головокружение или головокружение, когда вы стоите.
Иногда определить причину внутреннего кровотечения очень просто. Если вы попали в аварию или недавно получили травму, кровотечение, вероятно, является результатом этого события.
Кроме того, диагностировать причину может быть проще, если у вас есть состояние, которое может привести к внутреннему кровотечению, например гастрит.
Однако не все случаи внутреннего кровотечения столь очевидны. Поиск источника внутреннего кровотечения может занять некоторое время и потребовать тщательного медицинского осмотра.
Поиск источника внутреннего кровотечения может занять некоторое время и потребовать тщательного медицинского осмотра.
Общие причины
К ним могут относиться:
- Повреждение кровеносного сосуда. Незначительные слезы могут возникнуть при травме.
- Факторы свертывания. Ваше тело вырабатывает белки, чтобы остановить кровотечение, если вы порезались или получили травму. Если ваше тело не производит достаточного количества факторов свертывания крови, у вас может начаться кровотечение.
- Некоторые лекарства. Некоторые лекарства, например антикоагулянты, могут предотвратить свертывание крови и вызвать сильное кровотечение, если вы получили травму или попали в аварию. Некоторые лекарства, отпускаемые без рецепта, в том числе аспирин, могут повредить слизистую оболочку желудка.
- Хроническое высокое кровяное давление. Высокое кровяное давление ослабляет стенки кровеносных сосудов.
 Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить.
Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить. - Наследственные нарушения свертываемости крови. Гемофилия — это генетическое заболевание, которое препятствует правильному свертыванию крови.Незначительная травма может вызвать сильное кровотечение, если ее не лечить должным образом.
- Желудочно-кишечные (ЖКТ) причины. Кровотечение в брюшной полости или желудке может быть вызвано одним из нескольких состояний ЖКТ. К ним относятся полипы толстой кишки, колит, болезнь Крона, гастрит, эзофагит и пептические язвы.
- Эндометриоз. Эндометриоз — это состояние, при котором ткань матки разрастается за пределы матки. Матка сбросит слизистую оболочку и вызовет кровотечение в отдельном месте, например, в тазу.Диагностика проводится с помощью биопсии, компьютерной томографии, МРТ и ультразвукового исследования.
- Факторы образа жизни. Алкоголь, курение и запрещенные наркотики могут раздражать слизистую оболочку желудка.

Более серьезные причины
К ним могут относиться:
- Травма . Переживания, включая автомобильные аварии, падения и падение на себя тяжелых предметов, могут повредить ваши органы, кровеносные сосуды и кости. Вы можете испытать внутреннее кровотечение, не порезав кожу.
- Аневризмы . Слабые стенки кровеносных сосудов могут вздуваться и образовывать карманы с кровью. Многие аневризмы не вызывают никаких симптомов, но разорвавшаяся аневризма может быть опасной для жизни.
- Сломанные кости . О большинстве переломов не стоит беспокоиться, но перелом более крупных костей вашего тела, например бедренной кости, может вызвать значительное внутреннее кровотечение.
- Внематочная беременность . Беременность вне матки может вызвать внутреннее кровотечение по мере роста плода.Состояние может быть опасным для жизни.
- Хирургия . Перед тем, как хирург завершит операцию, он должен убедиться, что кровотечение остановлено.
 Если они что-то пропустят, кровотечение может продолжиться даже после закрытия разреза. В некоторых случаях кровотечение может быть сильным.
Если они что-то пропустят, кровотечение может продолжиться даже после закрытия разреза. В некоторых случаях кровотечение может быть сильным.
Независимо от причины важно получить медицинскую помощь. Незначительное внутреннее кровотечение может быстро стать более серьезным, если не выявить причину и быстро не устранить ее.
Для диагностики внутреннего кровотечения обычно требуются медицинские тесты, медицинский осмотр и тщательный анализ вашей истории болезни.Ваш врач может использовать лабораторные тесты и инструменты визуализации как для определения причины вашего внутреннего кровотечения, так и для измерения степени тяжести.
При травмах может потребоваться визуализация. Рентген показывает изображение ваших костей. КТ — это расширенный рентгеновский снимок, который позволяет увидеть кости, ткани и кровеносные сосуды. Ангиография — это визуализирующий тест, с помощью которого можно тщательно изучить отдельные кровеносные сосуды.
Если причину кровотечения определить нелегко, ваш врач может назначить несколько медицинских анализов, чтобы определить, что такое кровотечение и почему.
Первая цель лечения — найти источник кровотечения и остановить его. Некоторое кровотечение может быть незначительным и прекратиться само. Другие случаи более тяжелые и могут потребовать более тщательных мер, включая хирургическое вмешательство.
Когда ваш врач прописывает лечение внутреннего кровотечения, он, скорее всего, учтет:
- серьезность причины
- поврежденный орган или кровеносный сосуд
- ваше общее состояние здоровья
В легких случаях внутреннего кровотечения лечение обычно включает отдых и контроль симптомов.
Отдых дает вашему телу время на восстановление, в то время как оно реабсорбирует кровь и уменьшает воспаление. После выявления причины и лечения медленного кровотечения может потребоваться несколько дополнительных методов лечения.
Однако некоторые причины внутреннего кровотечения требуют более тщательного лечения. Для остановки кровотечения и удаления скопившейся крови может потребоваться операция. Тип операции, которая вам нужна, зависит от степени тяжести кровотечения, места кровотечения и вашего общего состояния здоровья.
Тип операции, которая вам нужна, зависит от степени тяжести кровотечения, места кровотечения и вашего общего состояния здоровья.
После остановки кровотечения лечение будет сосредоточено на устранении повреждений и стабилизации вашего тела.
В зависимости от степени тяжести невылеченное внутреннее кровотечение может привести к органной недостаточности, коме и в некоторых случаях смерти. Даже после лечения сильное внутреннее кровотечение может привести к смерти.
Очень важно выявлять и лечить внутреннее кровотечение на ранней стадии, чтобы избежать каких-либо осложнений.
Важно найти и устранить причину и факторы риска, которые могут привести к внутреннему кровотечению. Без быстрого лечения вы можете ощутить длительный эффект.
Например, мозговое кровотечение может вызвать инсульт или долговременное повреждение мозга.Вам может потребоваться физическая, профессиональная и логопедическая терапия, чтобы заново изучить определенные поведения и действия. Эти методы лечения также могут помочь предотвратить будущие разрывы или повреждение кровеносных сосудов.
Эти методы лечения также могут помочь предотвратить будущие разрывы или повреждение кровеносных сосудов.
Если внутреннее кровотечение выявлено, диагностировано и должным образом лечится, прогноз положительный. Многие люди могут полностью выздороветь. Для предотвращения кровотечения в будущем может потребоваться дополнительное лечение, но долгосрочных эффектов мало.
Боль в животе и внутреннее кровотечение в результате травмы: симптомы, лечение
Внутреннее кровотечение — одно из самых серьезных последствий травмы.Обычно кровотечение возникает в результате явных травм, требующих немедленной медицинской помощи. Внутреннее кровотечение также может возникать после менее тяжелой травмы или задерживаться на часы или дни. Некоторое внутреннее кровотечение из-за травмы останавливается самостоятельно. Если кровотечение продолжается или является серьезным, требуется хирургическое вмешательство.
Причины внутреннего кровотечения из-за травмы
Внутреннее кровотечение может возникнуть после любой серьезной физической травмы. Существует два основных типа травм, каждый из которых может вызвать внутреннее кровотечение:
Существует два основных типа травм, каждый из которых может вызвать внутреннее кровотечение:
- Тупая травма.Такой вид травмы случается, когда часть тела сталкивается с чем-то другим, обычно на большой скорости. Кровеносные сосуды внутри тела разрываются или раздавливаются либо силой сдвига, либо тупым предметом. Примеры: автомобильные аварии, физические нападения и падения.
- Проникающая травма. Это происходит, когда инородный предмет проникает в тело, разрывая отверстие в одном или нескольких кровеносных сосудах. Примеры: огнестрельные ранения, ножевые ранения или падение на острый предмет.
Практически любой орган или кровеносный сосуд может быть поврежден в результате травмы и вызвать внутреннее кровотечение.Наиболее серьезными источниками внутреннего кровотечения в результате травмы являются:
- Травма головы с внутренним кровотечением (внутричерепное кровоизлияние)
- Кровотечение вокруг легких (гемоторакс)
- Кровотечение вокруг сердца (гемоперикард и тампонада сердца)
- Слезы в крупные кровеносные сосуды около центра тела (аорта, верхняя и нижняя полые вены и их основные ветви)
- Повреждение, вызванное травмой живота, например, разрывами печени или селезенки или перфорацией других органов
Симптомы внутреннего кровотечения Из-за травмы
В подавляющем большинстве случаев внутреннего кровотечения, вызванного травмой, травма очевидна и серьезна. Люди, естественно, немедленно обращаются за медицинской помощью из-за боли. Или свидетели звонят 911.
Люди, естественно, немедленно обращаются за медицинской помощью из-за боли. Или свидетели звонят 911.
Иногда внутреннее кровотечение может возникнуть после менее тяжелой травмы. По мере продолжения кровотечения симптомы появляются и неуклонно ухудшаются. Симптомы зависят от типа травмы и от того, какая часть тела была поражена. Например:
- Боль в животе и / или отек могут быть вызваны внутренним кровотечением из-за травмы печени или селезенки. Эти симптомы ухудшаются по мере продолжения кровотечения.
- Головокружение, головокружение или обморок могут возникнуть в результате любого источника внутреннего кровотечения, если потеряно достаточное количество крови.
- Большая область темно-пурпурной кожи (экхимоз) может возникнуть в результате кровотечения в кожу и мягкие ткани.
- Отечность, стеснение и боль в ноге могут быть результатом внутреннего кровотечения в бедре. Чаще всего это вызвано переломом бедренной кости.
- Головная боль, судороги и потеря сознания могут быть результатом внутреннего кровотечения в головном мозге.

Любой из этих признаков внутреннего кровотечения после травмы требует неотложной медицинской помощи.Пострадавшего необходимо осмотреть в отделении неотложной помощи больницы.
Лечение внутреннего кровотечения из-за травмы
Внутреннее кровотечение повреждает организм как из-за потери крови, так и из-за давления, которое смещенная кровь оказывает на другие органы и ткани. Лечение обычно проходит в отделении неотложной помощи больницы.
Для предотвращения или коррекции небезопасного падения артериального давления могут применяться внутривенные жидкости и переливание крови.
Визуализирующие обследования (обычно УЗИ, компьютерная томография или и то и другое) могут определить наличие внутреннего кровотечения.Врачи принимают во внимание количество внутреннего кровотечения, артериальное давление и тяжесть травм у пострадавшего, чтобы выбрать наилучшее начальное лечение — операцию или наблюдение.
Если внутреннее кровотечение замедляется или задерживается, сначала может потребоваться наблюдение. Иногда внутреннее кровотечение из-за травмы останавливается само.
Иногда внутреннее кровотечение из-за травмы останавливается само.
Продолжающееся или сильное внутреннее кровотечение из-за травмы требует хирургического вмешательства для устранения проблемы. При сильном внутреннем кровотечении экстренная операция может быть проведена в течение нескольких минут после прибытия в больницу.
Тип используемой операции будет зависеть от места травмы и кровотечения:
- Исследовательская лапаротомия: хирург делает большой разрез на коже живота и тщательно исследует брюшную полость. Хирург закроет концы протекающих кровеносных сосудов с помощью теплового зонда или шовного материала.
- Торакотомия: при кровотечении вокруг сердца или легких хирург делает разрез вдоль грудной клетки или грудины. Получив доступ к груди, хирург может определить и остановить кровотечение, а также защитить сердце и легкие от давления, вызванного избытком крови.
- Краниотомия: При кровотечении из-за черепно-мозговой травмы хирург может создать отверстие в черепе.
 Это может снизить давление и уменьшить дальнейшее повреждение мозга.
Это может снизить давление и уменьшить дальнейшее повреждение мозга. - Фасциотомия: внутреннее кровотечение в такой области, как бедро, может создать высокое давление и препятствовать притоку крови к остальной части ноги. Хирург может глубоко разрезать бедро, чтобы снять давление и получить доступ, чтобы остановить кровотечение.
Продолжение
У некоторых людей есть дополнительные факторы риска внутреннего кровотечения из-за травмы.К ним относятся:
Люди с внутренним кровотечением из-за травмы, у которых есть эти факторы риска, могут получить дополнительное лечение, чтобы улучшить свертывание крови.
Внутреннее кровотечение: признаки, симптомы и осложнения
Признаки и симптомы внутреннего кровотечения включают головокружение, боль, одышку, учащенное сердцебиение и т. Д. Эти симптомы могут проявляться независимо от того, где происходит кровотечение, но есть ряд других симптомов, которые могут возникнуть у вас на основании конкретное место кровотечения, например, синяк вокруг пупка или бок с абдоминальным кровотечением. Внутреннее кровотечение может быть особенно тяжелым у детей и беременных женщин. Без неотложной помощи осложнения внутреннего кровотечения могут включать шок и, в конечном итоге, отмирание тканей.
Внутреннее кровотечение может быть особенно тяжелым у детей и беременных женщин. Без неотложной помощи осложнения внутреннего кровотечения могут включать шок и, в конечном итоге, отмирание тканей.
Иллюстрация JR Bee, Verywell
Внутреннее кровотечение может сильно различаться в зависимости от случая. Он может быть медленным и коварным, а может быть массовым. Это может протекать практически без симптомов или сопровождаться шоком и потерей сознания. Причина или источник может отсутствовать, или, например, в случае травмы, причина и вероятность внутреннего кровотечения могут быть очевидны.К сожалению, даже в случае травмы внутреннее кровотечение может быть не сразу очевидным, и все равно может потребоваться тщательное обследование.
При внутреннем кровотечении количество кровотечений не обязательно отражает тяжесть состояния. Большое количество крови может собираться в некоторых частях тела (например, в забрюшинном пространстве в случае повреждения почек) до появления симптомов или осложнений. Напротив, даже небольшое кровотечение в таких областях, как мозг, может вызвать серьезные симптомы или даже смерть.
Напротив, даже небольшое кровотечение в таких областях, как мозг, может вызвать серьезные симптомы или даже смерть.
Причины внутреннего кровотечения
Знание некоторых состояний, которые могут вызвать внутреннее кровотечение, может помочь вам распознать симптомы, если они возникнут. Некоторые из потенциальных причин внутреннего кровотечения включают:
Травма
Существует несколько механизмов, с помощью которых травма может вызвать внутреннее кровотечение, и иногда одновременно может присутствовать несколько из них. Механизмы включают:
- Проникающая травма: Когда объект входит в тело, он может повредить любые структуры на своем пути, а также вызвать сжатие окружающих структур.
- Тупая травма: Тупая травма может быть более коварной и изначально может не вызывать симптомов. Однако это частая причина внутреннего кровотечения.
- Травмы, вызванные замедлением: При быстром замедлении, например, во время автомобильной аварии, могут возникнуть разрывы кровеносных сосудов или «стеблей», посредством которых органы соединяются друг с другом.
 Замедление также может вызвать травмы головного мозга, такие как субдуральные гематомы.
Замедление также может вызвать травмы головного мозга, такие как субдуральные гематомы. - Переломы: Некоторые переломы кровоточат больше, чем другие.Переломы длинных костей руки, ноги, таза часто сопровождаются значительной кровопотерей. Сломанные костные фрагменты также могут разорвать кровеносные сосуды и другие ткани.
Аневризмы
Истончение и расширение кровеносных сосудов может привести к разрыву. Иногда разрыву предшествует интенсивная деятельность, тогда как в других случаях разрыв может произойти в покое или даже во время сна. Аневризмы могут возникать практически в любом кровеносном сосуде, более распространены аневризмы, включая аневризмы головного мозга (церебральные аневризмы), аорты грудной клетки и брюшной аорты.Взаимодействие с другими людьми
Нарушения кровотечения и разжижители крови
Нарушения свертываемости крови могут вызывать спонтанное кровотечение или увеличивать вероятность внутреннего кровотечения в сочетании с другими известными его причинами. Некоторые из этих заболеваний, такие как гемофилия, обычно проявляются с рождения, тогда как некоторые незначительные нарушения свертываемости крови могут не проявляться до взрослого возраста.
Некоторые из этих заболеваний, такие как гемофилия, обычно проявляются с рождения, тогда как некоторые незначительные нарушения свертываемости крови могут не проявляться до взрослого возраста.
Лекарства, такие как антикоагулянты и ингибиторы тромбоцитов, также могут увеличить риск внутреннего кровотечения.С ростом использования этих препаратов понимание признаков внутреннего кровотечения становится как никогда важным.
Лекарства, такие как аспирин и нестероидные противовоспалительные препараты, такие как Адвил (ибупрофен), также увеличивают риск. Некоторые витамины и пищевые добавки также могут увеличить риск кровотечения.
Частые симптомы
Важно подчеркнуть, что степень кровотечения может не коррелировать с его очевидными симптомами. В случае травмы отсутствие признаков или симптомов внутреннего кровотечения на ранней стадии не означает, что человек находится в опасности.Иногда повреждение печени или селезенки, например, в результате автомобильной аварии, становится очевидным только через несколько часов или даже дней после аварии. Симптомы, которые могут указывать на внутреннее кровотечение, включают:
Симптомы, которые могут указывать на внутреннее кровотечение, включают:
Головокружение / слабость
При быстрой кровопотере или потере значительного количества крови часто бывает головокружение и слабость. В случае более постепенной или небольшой потери крови головокружение может стать очевидным только тогда, когда человек пытается встать (ортостатическая гипотензия).
Боль
Боль — частый симптом внутреннего кровотечения, поскольку кровь очень раздражает ткани. Такие симптомы, как сильная боль в животе или сильная головная боль, всегда должны быть оценены медицинским работником. На некоторых участках тела боль может локализоваться в области кровотечения. Однако в таких областях, как живот, локализация боли не обязательно отражает область кровотечения. Фактически, когда кровь в брюшной полости раздражает диафрагму, боль может ощущаться в первую очередь в плече.
Одышка
Одышка или ощущение невозможности сделать глубокий вдох может быть симптомом внутреннего кровотечения в любом месте. При кровопотере меньше эритроцитов и гемоглобина циркулирует, чтобы переносить кислород к тканям, и отсутствие доставки кислорода к тканям может проявляться как одышка. Конечно, одышка также часто встречается при кровотечении в грудной полости или когда скопление крови в брюшной полости толкает вверх диафрагму, ограничивая поток воздуха в легкие.
При кровопотере меньше эритроцитов и гемоглобина циркулирует, чтобы переносить кислород к тканям, и отсутствие доставки кислорода к тканям может проявляться как одышка. Конечно, одышка также часто встречается при кровотечении в грудной полости или когда скопление крови в брюшной полости толкает вверх диафрагму, ограничивая поток воздуха в легкие.
Боль в груди или плече
Кровотечение в грудную клетку может вызвать боль в груди, а кровотечение в грудную клетку или живот (за счет раздражения диафрагмы) может вызвать боль в плече. Боль в груди также может возникать при внутреннем кровотечении в любом месте из-за недостаточной доставки кислорода к коронарным артериям, питающим сердце.
Покалывание в руках и / или ногах
Ощущение покалывания в руках и ногах часто встречается при внутреннем кровотечении и имеет несколько объяснений.При кровопотере организм часто «ограничивает» кровообращение в конечностях, перенаправляя кровоток в жизненно важные структуры, такие как сердце и мозг. Внутреннее кровотечение также может вызвать гипервентиляцию как из-за боли, так и из-за попытки увеличить доставку кислорода к остальному телу. Это также может вызвать покалывание в руках и ногах.
Внутреннее кровотечение также может вызвать гипервентиляцию как из-за боли, так и из-за попытки увеличить доставку кислорода к остальному телу. Это также может вызвать покалывание в руках и ногах.
Изменения зрения и другие неврологические признаки
Изменения зрения, связанные с головокружением, могут быть связаны с внутренним кровотечением в любом месте (почему обморок называется «затемнением»).Специфические визуальные изменения, такие как двоение в глазах, слабость или онемение одной стороны тела, сильная головная боль или потеря координации, могут быть признаком кровотечения в мозг.
Тошнота или рвота
Тошнота и рвота также характерны для внутреннего кровотечения и могут возникать только из-за потери крови и / или боли, или, в частности, когда кровотечение происходит в пищеварительном тракте или головном мозге.
Знаки
Иногда человек с внутренним кровотечением не может ответить на вопросы или даже может находиться без сознания. Хотя симптомы — это то, что чувствует человек, признаки состояния — это видимые индикаторы, которые может видеть другой человек. Внешнее кровотечение, такое как кровотечение изо рта, носа, ушей, влагалища или прямой кишки, предполагает, что также может присутствовать внутреннее кровотечение. Некоторые признаки, связанные с внутренним кровотечением, включают:
Хотя симптомы — это то, что чувствует человек, признаки состояния — это видимые индикаторы, которые может видеть другой человек. Внешнее кровотечение, такое как кровотечение изо рта, носа, ушей, влагалища или прямой кишки, предполагает, что также может присутствовать внутреннее кровотечение. Некоторые признаки, связанные с внутренним кровотечением, включают:
Признаки шока
При кровопотере могут наблюдаться некоторые изменения, такие как учащенное сердцебиение, учащенное дыхание и низкое кровяное давление. Чаще всего признаки шока возникают, когда человек потерял от 10 до 15 процентов своего объема крови.Взаимодействие с другими людьми
Сильное потоотделение
Потоотделение или обильное потоотделение, не вызванное жарой или физической нагрузкой, часто встречается при внутреннем кровотечении, а также при других неотложных состояниях.
Охранник
Когда происходит внутреннее кровотечение, люди обычно проявляют настороженность. Охрана — это бессознательная попытка удержать другого человека или врача от прикосновения к чувствительной или кровоточащей области тела.
Ушиб
Синяки на некоторых участках тела иногда являются специфическим признаком внутреннего кровотечения.Синяк вокруг пупка (пупка) называется признаком Каллена и предполагает внутреннее кровотечение в брюшной полости. Синяки на боках (между грудной клеткой и бедрами на стороне живота) известны как признак Грея Тернера и также предполагают кровотечение в брюшной полости или забрюшинном пространстве (полость в задней части живота, где лежат почки). Синяки в других областях (экхимоз) также указывают на внутреннее кровотечение, например, когда на конечностях возникают обширные синяки, связанные с лежащим в основе переломом.
Изменение психического статуса или потеря сознания
Изменение психического статуса или полная потеря сознания часто означает, что было потеряно значительное количество крови (за исключением травм головы или кровотечения в мозг), и это следует рассматривать как экстренную ситуацию.
Симптомы на основе данных Зоны
Внутреннее кровотечение в определенных частях тела также может вызывать другие симптомы. К ним относятся:
Головной и спинной мозг
Кровотечение в мозг часто вызывает сильную головную боль, тошноту и рвоту.Может возникнуть слабость на одной стороне тела или изменение зрения. По мере развития кровотечения могут наблюдаться изменения психического статуса, такие как спутанность сознания и дезориентация, за которыми следует потеря сознания. Также могут возникнуть судороги.
Сундук
Кровотечение в груди может вызвать ряд различных симптомов в зависимости от конкретного места. Кровотечение в дыхательные пути может вызвать затрудненный кашель. Кашель с кровью (кровохарканье), даже чайной ложкой, требует неотложной медицинской помощи, а массивное кровохарканье (откашливание четверти стакана крови или более) приводит к высокому уровню смертности.Одышка может возникать при кровотечении в любом месте груди.
Кровотечение между мембранами, окружающими сердце (перикардиальный выпот), может ограничивать движения сердца, вызывая тампонаду сердца.
При проколе легкого и его коллапсе (пневмоторакс) на груди и шее могут диффузно наблюдаться синяки. Кожа на шее и в верхней части живота также может ощущаться морщинистой, как пузырчатая пленка, из-за наличия воздуха в подкожных тканях. Когда кровь попадает в грудную клетку (гемоторакс), боль обычно значительно меняется, когда люди принимают разные позы.
Живот
Кровотечение в животе может вызвать вздутие живота и разлитую боль. Когда врач помещает стетоскоп на живот, кишечные звуки могут отсутствовать. Как отмечалось ранее, синяк вокруг пупка или на боку явно свидетельствует о внутреннем кровотечении.
Конечно, кровотечение в пищевод или желудок может вызвать рвоту кровью, тогда как кровотечение в нижних отделах пищеварительного тракта может вызвать ректальное кровотечение.
Забрюшинная область
Кровотечение из почек и других тканей в забрюшинной области может вызвать появление крови в моче.Симптомы шока могут проявиться до того, как будут отмечены какие-либо конкретные симптомы, так как большое количество крови может быть потеряно в этой области до появления каких-либо конкретных симптомов.
Кости, суставы и мышцы
Кровотечение, связанное с костями, суставами и мягкими тканями, может вызвать обширные синяки. Однако это также может привести к тому, что при возникновении компартмент-синдрома кожа станет очень бледной и плотной. Боль является очень частым явлением, а также снижается подвижность суставов, поскольку суставная щель или окружающие области наполняются кровью и опухают.
Осложнения / Показания подгруппы
Кровотечение может вызывать различные симптомы или вызывать особые опасения у некоторых групп людей. Помимо основной причины кровотечения, сама кровопотеря может привести к дальнейшим осложнениям.
Дети
В отличие от взрослых, у детей могут отсутствовать некоторые симптомы внутреннего кровотечения, указанные выше. Вместо того чтобы жаловаться на боль, они могут стать суетливыми, постоянно плакать или их становится трудно утешить.У них может быть плохой аппетит или полностью отказываться от еды. Очень важно отметить изменения психического статуса. Ребенок, который обычно любит играть, может стать вялым. Неврологические симптомы также сложно распознать. Вместо того чтобы жаловаться на нечеткое зрение, ребенок может наступить на стену. Вместо того чтобы жаловаться на боль в конечностях, они могут начать хромать.
Беременность
Кровотечение во время беременности никогда не бывает нормальным, и следует немедленно исследовать любую значительную боль в тазу.На ранних сроках беременности наиболее частой причиной является выкидыш, хотя внематочная беременность является потенциально опасной для жизни причиной. Позднее предлежание плаценты, отслойка плаценты или разрыв матки могут вызвать кровотечение. Подобные осложнения часто связаны с наружным кровотечением из влагалища, но это не всегда так. Например, сильное кровотечение может произойти при отслойке или разрыве матки без внешних признаков, если ребенок расположен так, чтобы кровь не проходила через шейку матки.
Ударная
Многие люди не понимают точного значения шока или, по крайней мере, типа шока, который считается неотложной медицинской помощью. Адекватное кровяное давление и достаточный объем крови необходимы для доставки кислорода тканям тела. Когда этого не происходит и когда ткани лишены кислорода (гипоксия), организм сначала компенсирует это, пытаясь повысить кровяное давление и кровоток. Частота сердечных сокращений увеличивается. Кровеносные сосуды в руках и ногах сужаются, чтобы обеспечить достаточную кровоснабжение жизненно важных органов (вызывая холодные и липкие конечности).Если этих мер недостаточно, ткани тела перестают получать кислород и начинают умирать.
Смерть ткани
Все ткани тела зависят от получения достаточного количества кислорода и питательных веществ, но некоторые органы более чувствительны, чем другие, к кровопотере и шоку. Когда почки повреждены, не только начинается отмирание тканей, но и они перестают играть свою роль в управлении комплексными действиями, необходимыми для поддержания гомеостаза в организме.Когда насыщенная кислородом кровь не может адекватно питать коронарные артерии, сердечная мышца начинает умирать. Сердце, в свою очередь, менее способно играть свою роль в поддержании кровотока к остальным частям тела. К счастью, срочные меры по восстановлению артериального давления и объема крови часто могут защитить жизненно важные органы до этой проблемы.
Когда обращаться к врачу / в больницу
Внутреннее кровотечение может быть опасным для жизни, и зачастую неотложное лечение может спасти жизнь.Если вы испытываете сильную боль в животе или груди, если вы испытываете сильную одышку, чувствуете головокружение (как будто вы можете упасть в обморок), или если вы испытываете сильную боль в животе или груди, звоните 911 (не тратите время на вызов врача) любые неврологические симптомы, такие как изменение зрения. Если вы находитесь с кем-то, у кого проявляются какие-либо признаки внутреннего кровотечения, также позвоните в службу 911.
Имейте в виду, что отсроченное кровотечение после травмы не является редкостью, будь то из-за частичного разрыва селезенки или из-за медленно протекающей субдуральной гематомы.Всегда лучше перестраховаться и записаться на прием, если у вас есть какие-либо проблемы.
Неизвестное желудочно-кишечное кровотечение: как найти и лечить источник
На его долю приходится 5% всех случаев желудочно-кишечных кровотечений. Требуется средний
из 7,3 диагностических тестов, пять госпитализаций и 46 единиц крови на пациента в
оценивать. И после всего этого у врача есть только 50 на 50 шансов выяснить, что
вызывая это.
Неизвестное желудочно-кишечное кровотечение, которое включает кровотечение неизвестного происхождения, которое
сохраняется или рецидивирует после первоначального отрицательного результата эндоскопического исследования, уже давно вызывает головную боль
для врачей. В конце концов, трудно лечить кровотечение, когда вы не знаете, где
это исходит от.
«Это большая проблема», — сказал Джонатан А.Лейтон, доктор медицины, доцент
в клинике Мэйо в Скоттсдейле, штат Аризона, во время выступления в Американском колледже
Ежегодное собрание гастроэнтерологов в Филадельфии в октябре. «Требуется медиана
период в два года для оценки этих пациентов, и даже тогда вы получите
окончательный диагноз только в 50% случаев ».
Но в последнее десятилетие появилась новая технология, позволяющая проводить оценку и лечение
немного легче и, в некоторых случаях, менее обременительно для пациентов.Ключ к успеху
знание того, какую технику использовать в данной ситуации.
Первые шаги
При обследовании пациента с неясным желудочно-кишечным кровотечением врачи начинают с
возраст, сказал доктор Лейтон. Для пациентов младше 40 лет причиной, скорее всего, будет
опухоли, за которыми следуют болезнь Крона, дивертикул Меккеля, синдромы полипоза и
ангиодисплазия.У пациентов старше 40 лет наиболее частыми причинами являются ангиодисплазия,
сосудистая эктазия антрального отдела желудка, опухоли, лекарственное поражение тонкой кишки и диулафой
поражение.
«Помимо возраста, мы должны учитывать количество кровотечений,
необходимость переливания крови, сопутствующие заболевания и связанные с ними симптомы, такие как
потеря веса.Мы также должны исключить другие причины анемии, особенно у пациентов.
которые обращаются с железодефицитной анемией », — сказал он.
В дополнение к этим факторам всегда следует рассматривать возможность повторной эндоскопии перед
продолжает обследование тонкой кишки, — сказал доктор Лейтон. Это потому, что учеба
показали, что от 35% до 75% поражений пропускаются при первой эндоскопии.
«Многочисленные исследования показали, что при вторичной эндоскопии выявляются поражения.
желудка и толстой кишки, включая поражения верхних отделов, например, язвенную болезнь
и в толстой кишке такие как ангиодисплазия и неоплазия », — сказал Лейтон.
Переход на
Если повторная эндоскопия не помогает выявить источник кровотечения,
следует перейти к оценке тонкой кишки, где основной выбор — между капсулами
эндоскопия (CE), энтероскопия с двумя баллонами (DBE) и компьютерная томография энтерографии / энтероклиза
(CTE), — сказал доктор Лейтон.
Вероятность обнаружения поражений через CE или DBE примерно одинакова, согласно
к метаанализу, опубликованному в апреле прошлого года в журнале Gastrointestinal Endoscopy .Таким образом, врачи должны решить, какой тест использовать, исходя из индивидуальных клинических проявлений.
— посоветовал доктор Лейтон.
Пациенты с перемежающимся явным или скрытым кровотечением —
большинство из них с неясным кровотечением — должны иметь CE в качестве первой линии
— сказал он.
«Преимущество капсульной эндоскопии в том, что она безболезненна и неинвазивна.
потенциально визуализирует всю тонкую кишку и имеет отличную диагностическую
уступить », — сказал доктор.- сказал Лейтон.
Довольно стабильные пациенты с острым, продолжающимся явным кровотечением, которые врачи обоснованно считают
определенно поступает из тонкой кишки, вероятно, в качестве первого подхода следует использовать DBE,
он посоветовал.
«Если вы сделаете некоторым из этих пациентов капсульную эндоскопию, вы увидите кровь в
тонкий кишечник, и вы ничего не можете с этим поделать.С двойным воздушным шаром вы можете
лечите его, — сказал доктор Лейтон.
Для пациентов с обструктивными симптомами целесообразно начать КТ энтерографию.
по его словам, потому что пациенту нужно будет сразу пойти в операцию, если он или она
имеет массовые поражения. К недостаткам КТ-энтерографии относятся недостаточное вздутие кишечника,
абсолютная необходимость внутривенного контраста, тот факт, что он не позволяет напрямую оценивать слизистую оболочку
или предложить терапевтические возможности, а также возможность для пациентов испытывать тошноту
или понос от раствора бария, сказал он.
Решение проблемы
Как только источник кровотечения определен, врач должен определить, как
лечить. Исследования показывают, что вероятной причиной будет ангиодисплазия, сказал доктор Лейтон.
Поскольку пока нет большого количества данных о склеротерапии, основные варианты лечения
при ангиодисплазии — термическая контактная коагуляция и аргоноплазменная коагуляция (APC).
Нет рандомизированных контролируемых испытаний, сравнивающих эти два вида лечения. Но контролируемый
сравнение APC и биполярной электрокоагуляции, опубликованное в 1999 г. Gastrointestinal Endoscopy , показало, что APC менее удобен и медленнее для использования при кровотечении артериовенозной мальформации
(AVM), у 14% которых терапия APC оказалась неэффективной. Тем не менее, исследование 2006 года, опубликованное в журнале American Journal of Gastroenterology , сообщило, что 100 пациентов с АВМ и антральной сосудистой эктазией желудка, получавших АРС
увидел улучшение среднего гемоглобина и никаких осложнений.К тому же только 23% требовали крови.
переливания.
«Я предпочитаю использовать APC, но для тех, кому удобнее
зонд или золотой зонд, любой из них работает хорошо », — сказал доктор Лейтон. «Один
следует помнить, что перфорация — это риск, поэтому следует избегать чрезмерной седации,
и декомпрессируйте просвет кишечника, чтобы обеспечить некоторую защиту. Также избегайте сильного давления с помощью
наконечник зонда и чрезмерная обработка.”
Для удаления полипов тонкой кишки наиболее эффективна петля, доктор Лейтон.
сказал. Однако, поскольку риск перфорации такой же, как и для правой толстой кишки,
врачи могут рассмотреть возможность хирургического вмешательства, если полипы очень большие, он
добавлен.
В целом операция по поводу кровотечения неясного желудочно-кишечного тракта показана пациентам, которые продолжают
кровотечение и отрицательные результаты эндоскопических и радиологических обследований, и кто явно
действующие кандидаты.К оперативным кандидатам относятся те, кто нуждается в переливании крови.
несмотря на оптимальную замену железа, пациенты с сопутствующими симптомами, такими как брюшной
боль и пациенты с опухолями в анамнезе, которые могут метастазировать в тонкую кишку.
Повторное кровотечение может произойти почти у 50% хирургических пациентов.
Лечебная терапия
У значительной части пациентов врач просто не может найти источник кровотечения.По словам доктора Лейтон, лучшее лечение для них — это медикаментозное лечение.
«Я думаю, что есть данные, что эндоскопическая терапия на сегодняшний день является лучшей,
но есть ситуации, когда вы можете захотеть использовать медикаментозную терапию, и это может
включая поддерживающую терапию и переливание крови », — сказал доктор Лейтон. «Очевидно,
вы хотите, чтобы пациенты перестали принимать антикоагулянты, антитромбоциты и НПВП, если можете.”
Начать с добавок железа — неплохая идея, добавил он.
«Я вижу много пациентов с неясным желудочно-кишечным кровотечением, обращенных ко мне, которые не
на железе. Железо может быть единственной терапией, необходимой для некоторых, хотя источник
Кровопотеря еще должна быть идентифицирована », — сказал доктор Лейтон. «Мы не
должны быть чрезмерно агрессивными с каждым пациентом, которого мы видим, особенно с теми, у кого
отрицательная капсульная эндоскопия.”
Другой вариант лечения — гормональная терапия, исследования в отношении которой показали неоднозначные результаты.
Основное беспокойство вызывает то, что у 57% тех, кто принимает гормоны, есть неблагоприятные стороны.
эффекты, такие как гинекомастия, болезненность груди, вагинальное кровотечение, задержка жидкости
и сердечная недостаточность.
«Женщинам мы рекомендуем маммографию и гинекологическое обследование перед началом
гормональная терапия ».- сказал Лейтон.
Для пациентов, которым противопоказана гормональная терапия, октреотида ацетат может работать.
для уменьшения внутреннего кровотока и подавления ангиогенеза. Есть немного доказательств
— сказал он, — и для талидомида.
.








 Высокое кровяное давление ослабляет стенки кровеносных сосудов. Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить.
Высокое кровяное давление ослабляет стенки кровеносных сосудов. Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить. Алкоголь, курение и запрещенные наркотики могут раздражать слизистую оболочку желудка.
Алкоголь, курение и запрещенные наркотики могут раздражать слизистую оболочку желудка. Состояние может быть опасным для жизни.
Состояние может быть опасным для жизни.

 О большинстве переломов не стоит беспокоиться, но перелом более крупных костей вашего тела, например бедренной кости, может вызвать значительное внутреннее кровотечение.
О большинстве переломов не стоит беспокоиться, но перелом более крупных костей вашего тела, например бедренной кости, может вызвать значительное внутреннее кровотечение.


 Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить.
Слабые стенки могут образовывать аневризмы, которые могут разорваться и кровоточить.
 Если они что-то пропустят, кровотечение может продолжиться даже после закрытия разреза. В некоторых случаях кровотечение может быть сильным.
Если они что-то пропустят, кровотечение может продолжиться даже после закрытия разреза. В некоторых случаях кровотечение может быть сильным.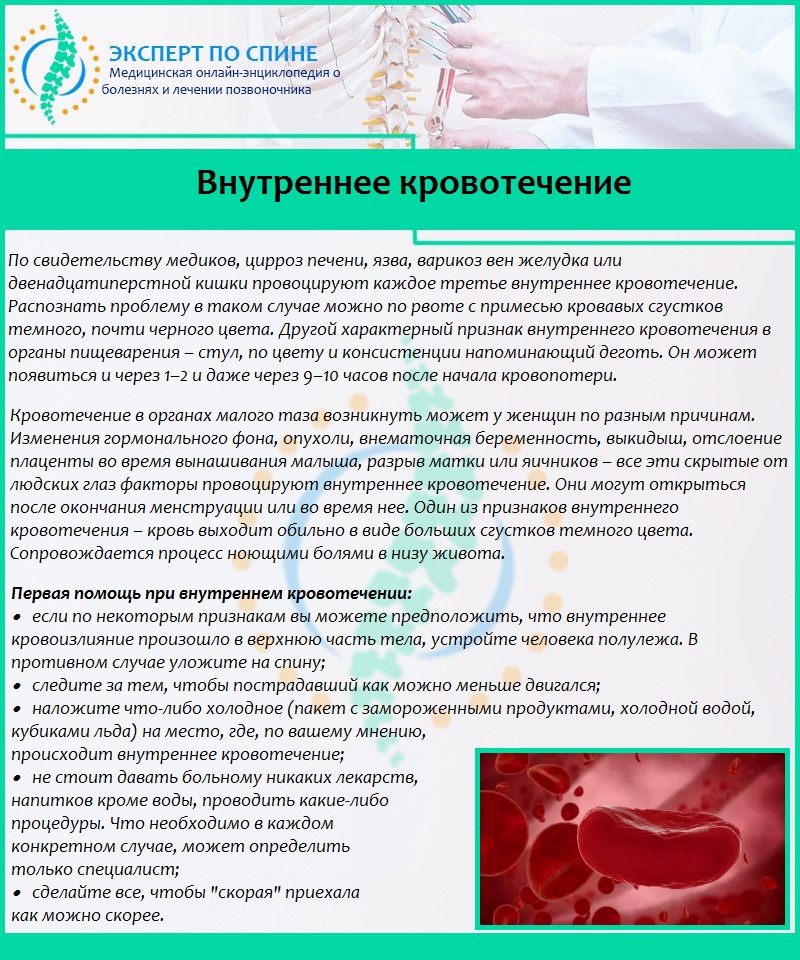
 Это может снизить давление и уменьшить дальнейшее повреждение мозга.
Это может снизить давление и уменьшить дальнейшее повреждение мозга. Замедление также может вызвать травмы головного мозга, такие как субдуральные гематомы.
Замедление также может вызвать травмы головного мозга, такие как субдуральные гематомы. Анализируется анамнез течения беременности и анамнез жизни пациентки, выполняется сбор жалоб больной.
Анализируется анамнез течения беременности и анамнез жизни пациентки, выполняется сбор жалоб больной. При наступлении беременности стать на учёт в женскую консультацию в установленные сроки.
При наступлении беременности стать на учёт в женскую консультацию в установленные сроки. Вызвала скорую помощь, была доставлена в родильный дом.
Вызвала скорую помощь, была доставлена в родильный дом. Острая гипоксия плода. Отягощенный акушерско-гинекологический анамнез.
Острая гипоксия плода. Отягощенный акушерско-гинекологический анамнез. Оценка по шкале Апгар 2 — 5 — 7 баллов. Вес – 3840 гр., рост — 55 см. Потягиванием за пуповину удален послед (10х23х3 см), осмотрен — дольки и оболочки все.
Оценка по шкале Апгар 2 — 5 — 7 баллов. Вес – 3840 гр., рост — 55 см. Потягиванием за пуповину удален послед (10х23х3 см), осмотрен — дольки и оболочки все. Передняя брюшная стенка восстановлена послойно: на брюшину непрерывный викриловый шов, на мышцы — отдельные викриловые швы, на апоневроз – непрерывный викриловый шов по Ревердену. На кожу – косметический шов. Асептическая наклейка.
Передняя брюшная стенка восстановлена послойно: на брюшину непрерывный викриловый шов, на мышцы — отдельные викриловые швы, на апоневроз – непрерывный викриловый шов по Ревердену. На кожу – косметический шов. Асептическая наклейка.
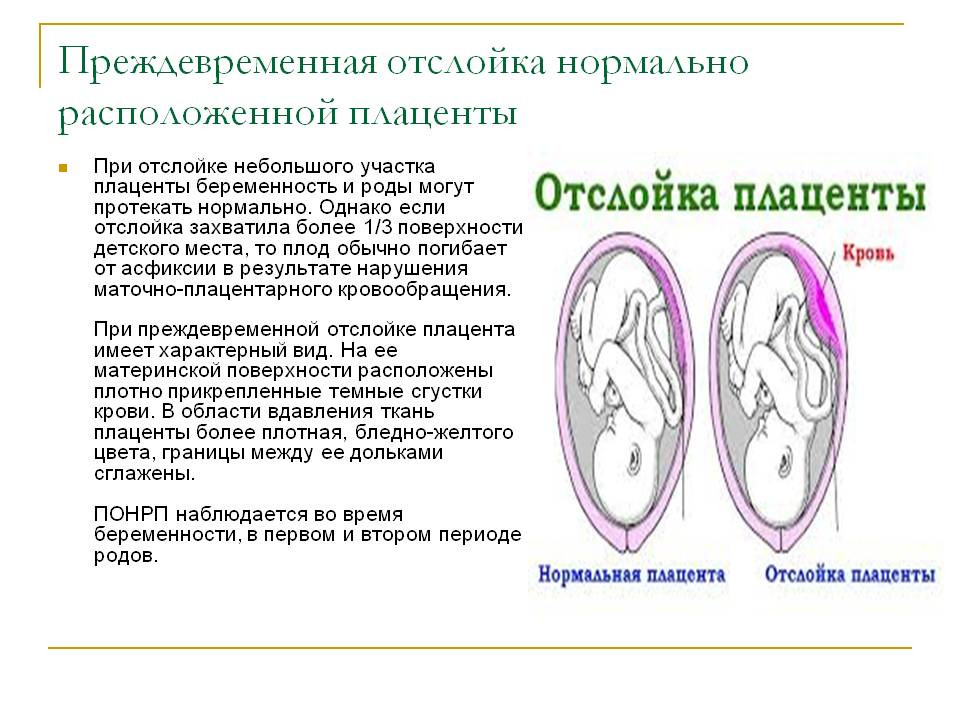 Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.
Идет закладка беременности с врожденными пороками эмбриона, который уже не жизнеспособен — таким образом, осуществляется естественный отбор, в который мы не можем вмешаться.

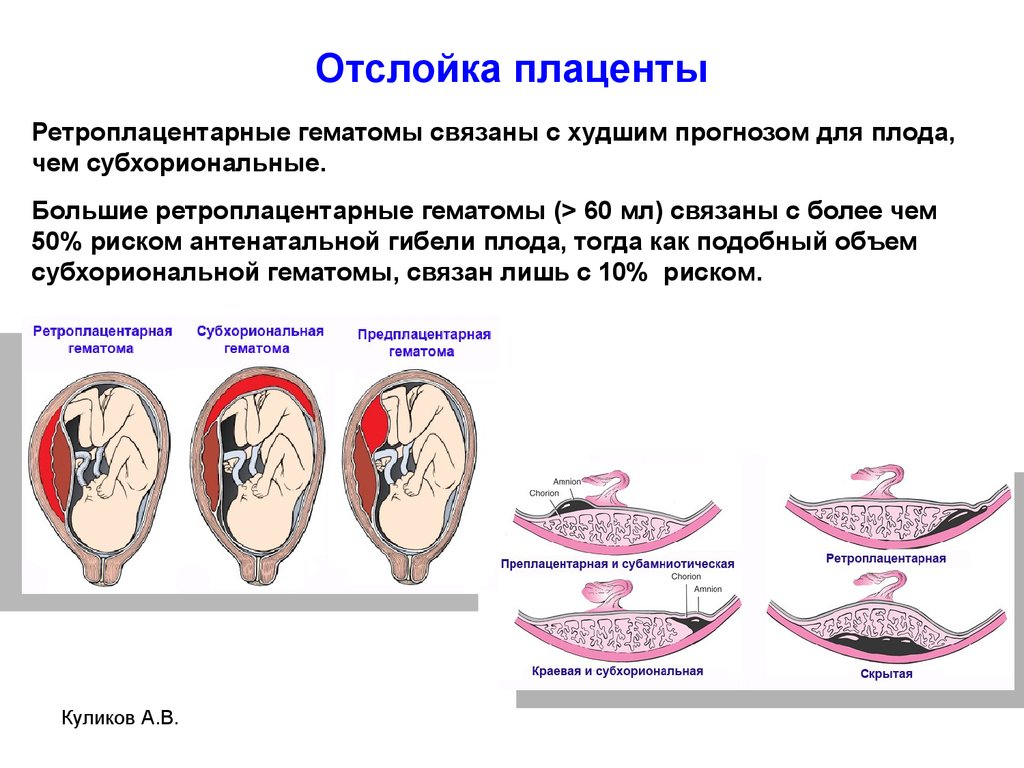
 Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
Это состояние, при котором перешеек и шейка матки не справляются с возрастающей нагрузкой (растущий плод, околоплодные воды), начинают раскрываться — и ребенок рождается преждевременно.
 Это нужно для того, чтобы восстановить нормальную детородную функцию.
Это нужно для того, чтобы восстановить нормальную детородную функцию. Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
Также данного доктора нужно посетить паре, у которой были подряд две неразвивающиеся беременности на раннем сроке.
 Кривые и потемневшие зубы, напротив — провоцируют отвращение и неприязнь. Однако в отношении зубов важна не только эстетическая сторона вопроса. Подорванное здоровье ротовой полости вредит всему организму. Чтобы избежать неприятных последствий, необходима регулярная гигиена.
Кривые и потемневшие зубы, напротив — провоцируют отвращение и неприязнь. Однако в отношении зубов важна не только эстетическая сторона вопроса. Подорванное здоровье ротовой полости вредит всему организму. Чтобы избежать неприятных последствий, необходима регулярная гигиена. От недостатка активности страдают и взрослые, и дети. Современный образ жизни, популярность интернета и распространенность дистанционных технологий приводят к ежегодному снижению физической активности у людей по всему миру. Уже давно доказано, что гиподинамия — фактор риска для развития многих заболеваний. Низкая активность провоцирует психические нарушения, онкологические заболевания, снижает качество и продолжительность жизни!
От недостатка активности страдают и взрослые, и дети. Современный образ жизни, популярность интернета и распространенность дистанционных технологий приводят к ежегодному снижению физической активности у людей по всему миру. Уже давно доказано, что гиподинамия — фактор риска для развития многих заболеваний. Низкая активность провоцирует психические нарушения, онкологические заболевания, снижает качество и продолжительность жизни! Частота ее
Частота ее
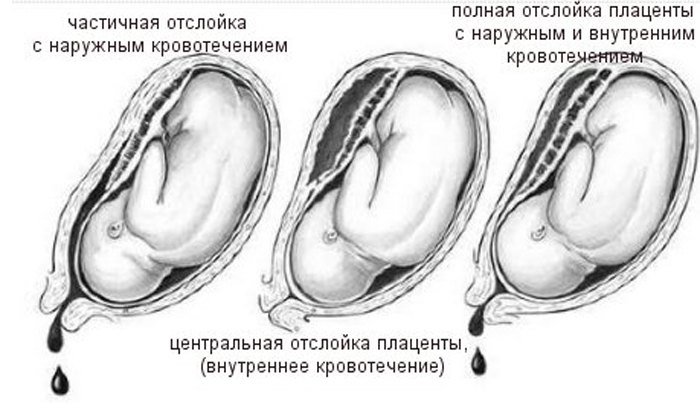

 Цвет крови,
Цвет крови, Живот увеличен в
Живот увеличен в Вероятность
Вероятность
 У всех женщин после окончания
У всех женщин после окончания Этиология. Механизм отслойки В норме плацента отделяется только после рождения плода.
Этиология. Механизм отслойки В норме плацента отделяется только после рождения плода.


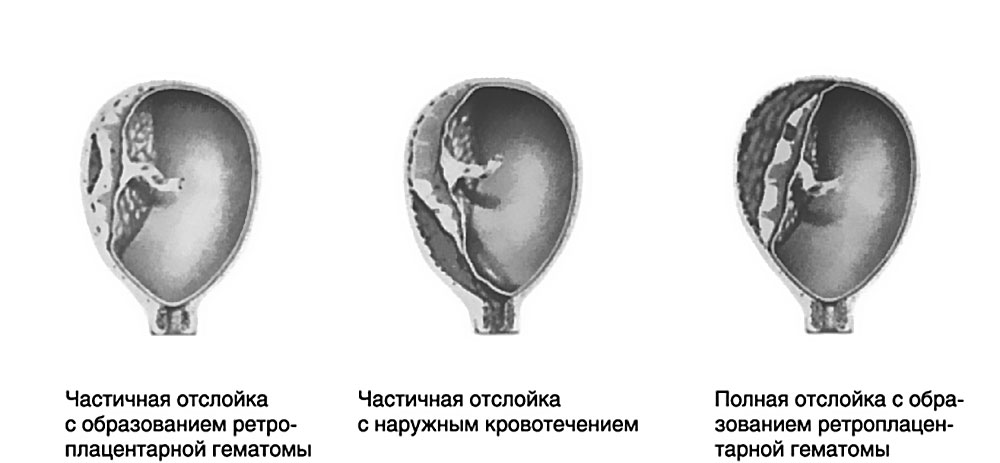 Точно определить площадь и величину отслойки помогают современные методы — УЗИ и МРТ. При незначительной отслойке диагноз устанавливается ретроспективно.
Точно определить площадь и величину отслойки помогают современные методы — УЗИ и МРТ. При незначительной отслойке диагноз устанавливается ретроспективно. При преждевременной отслойке плаценты, возникшей в конце первого или во втором периоде родов, роды могут быть закончены через естественные родовые пути.
При преждевременной отслойке плаценты, возникшей в конце первого или во втором периоде родов, роды могут быть закончены через естественные родовые пути. В. Медведев
В. Медведев

 Представлен общепринятый подход к ведению пациенток согласно современным клиническим рекомендациям, разработанным Национальным медицинским исследовательским центром акушерства, гинекологии и перинатологии
Представлен общепринятый подход к ведению пациенток согласно современным клиническим рекомендациям, разработанным Национальным медицинским исследовательским центром акушерства, гинекологии и перинатологии Описана методика применения кардиотокографии при нормальной беременности (после 32 нед.) и при самопроизвольных родах после 36 нед. гестации.
Описана методика применения кардиотокографии при нормальной беременности (после 32 нед.) и при самопроизвольных родах после 36 нед. гестации.
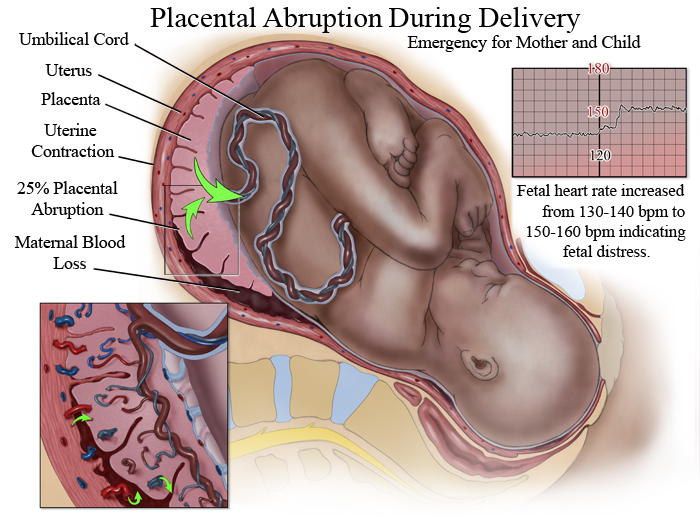


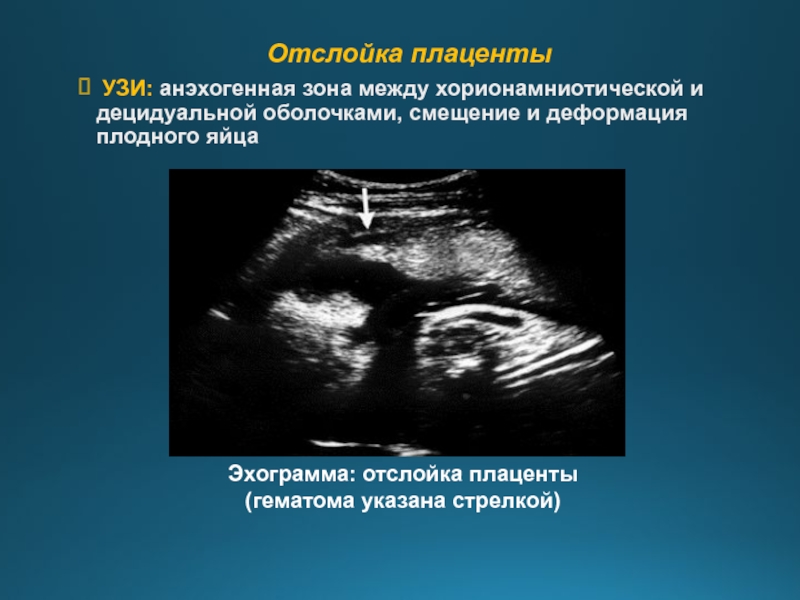
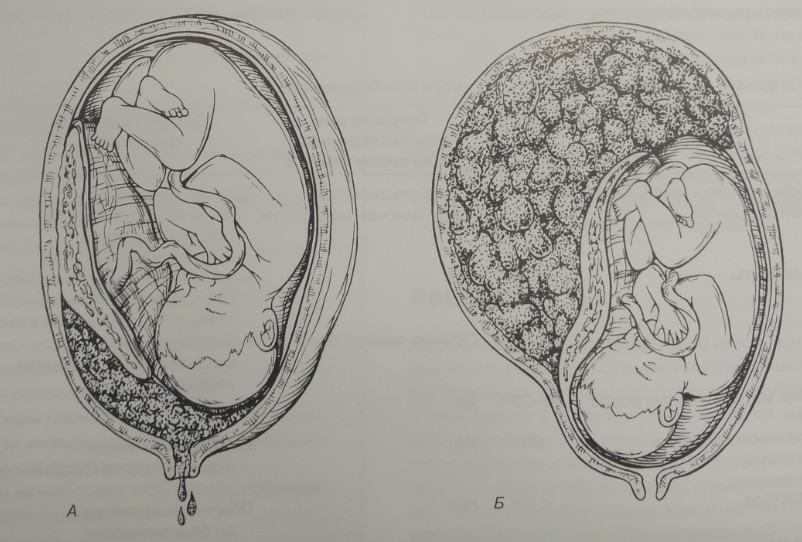 Особое внимание уделено психологической поддержке пациенток.
Особое внимание уделено психологической поддержке пациенток.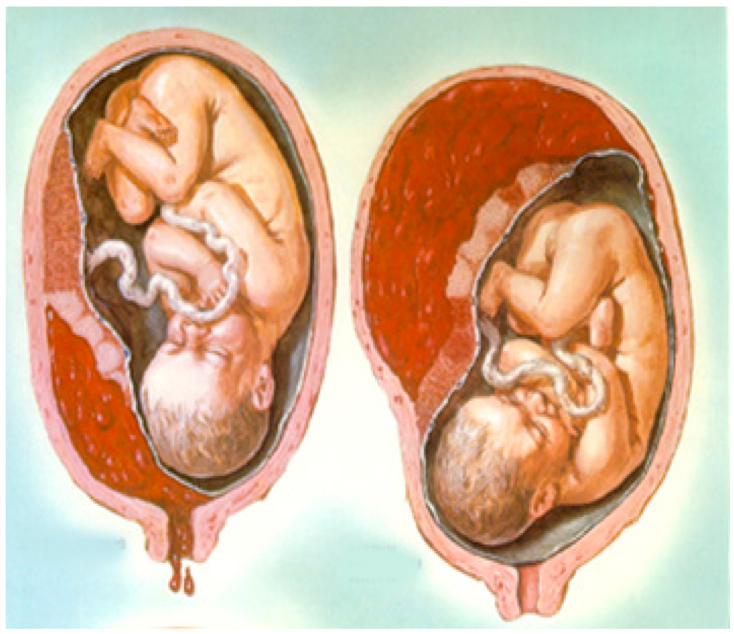
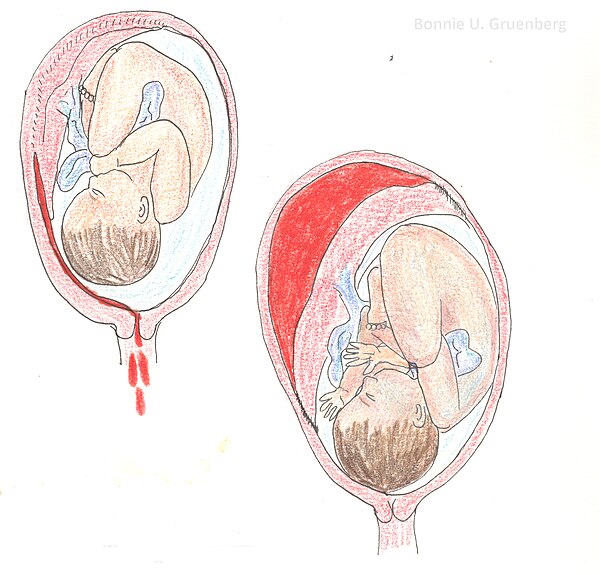
 Наибольшее внимание уделено дифференциальной диагностике этих процессов.
Наибольшее внимание уделено дифференциальной диагностике этих процессов.
 Представлены данные по диагностике осложнений при внутриматочной контрацепции.
Представлены данные по диагностике осложнений при внутриматочной контрацепции.

 В лекции “Эндометриоз” отражены новейшие сведения по патогенезу, современному подходу к лечению и профилактике рецидива хронической тазовой боли, эндометриоидных кист.
В лекции “Эндометриоз” отражены новейшие сведения по патогенезу, современному подходу к лечению и профилактике рецидива хронической тазовой боли, эндометриоидных кист.

 На базе теоретических представлений обоснованы патогенетическая терапия и профилактика гестоза.
На базе теоретических представлений обоснованы патогенетическая терапия и профилактика гестоза.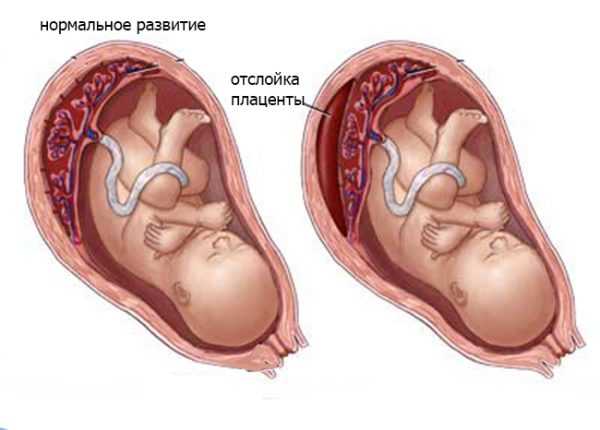 Обосновывается необходимость мультипараметрического подхода к ультразвуковой оценке состояния желез. Показано применение системы BI-RADS в заключительно-резюмирующей оценке рисков злокачественности новообразований молочной железы
Обосновывается необходимость мультипараметрического подхода к ультразвуковой оценке состояния желез. Показано применение системы BI-RADS в заключительно-резюмирующей оценке рисков злокачественности новообразований молочной железы

 Рассмотрены проблемы оптимального хирургического и анестезиологического обеспечения операции, профилактики и лечения послеоперационных осложнений, интенсивной терапии и реанимации новорожденных после абдоминального родоразрешения.
Рассмотрены проблемы оптимального хирургического и анестезиологического обеспечения операции, профилактики и лечения послеоперационных осложнений, интенсивной терапии и реанимации новорожденных после абдоминального родоразрешения. Кроме того, физическое воздействие (удар или падение) также может спровоцировать отслойку.
Кроме того, физическое воздействие (удар или падение) также может спровоцировать отслойку.

.jpg)
 В большинстве случаев плацента остается прикрепленной к матке. В случае отслойки плаценты этот спасательный круг подвергается риску.
В большинстве случаев плацента остается прикрепленной к матке. В случае отслойки плаценты этот спасательный круг подвергается риску.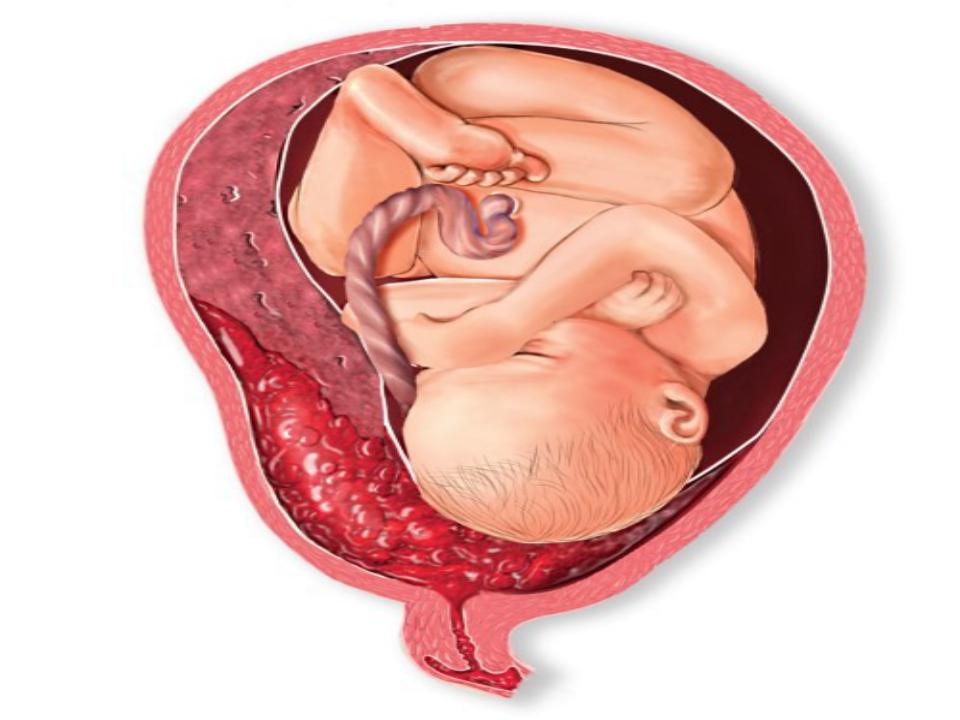 Однако наиболее частым симптомом является вагинальное кровотечение с болью в третьем триместре беременности. Иногда кровь будет за плацентой. В этом случае кровотечения не будет. Симптомы также могут включать:
Однако наиболее частым симптомом является вагинальное кровотечение с болью в третьем триместре беременности. Иногда кровь будет за плацентой. В этом случае кровотечения не будет. Симптомы также могут включать: Лечение зависит от:
Лечение зависит от: Это также называется послед.
Это также называется послед.
 Но иногда может потребоваться сразу родить.
Но иногда может потребоваться сразу родить.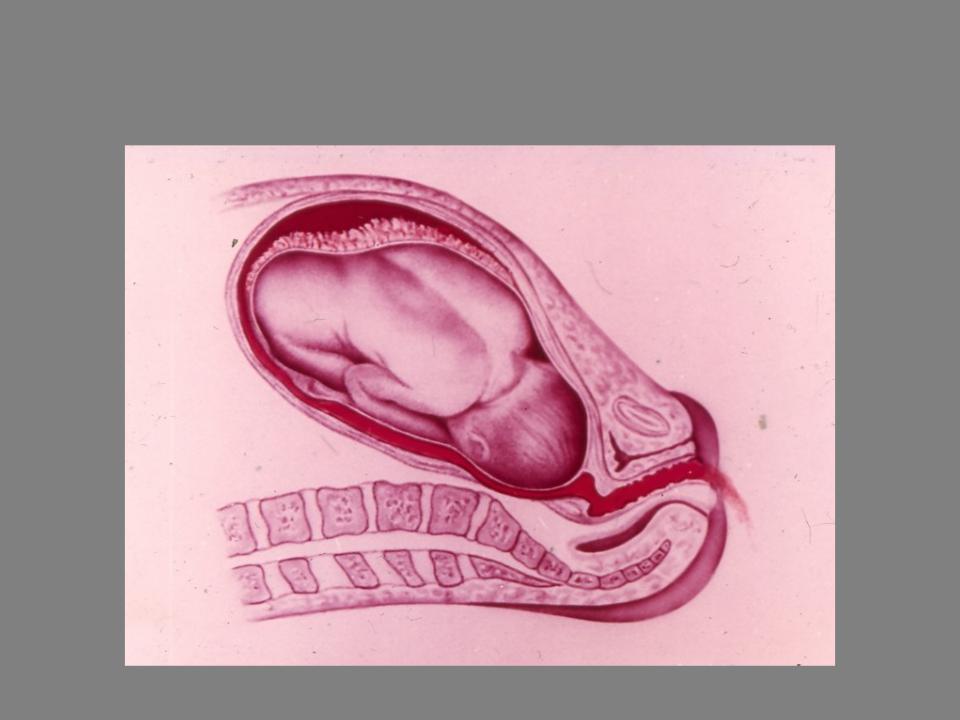

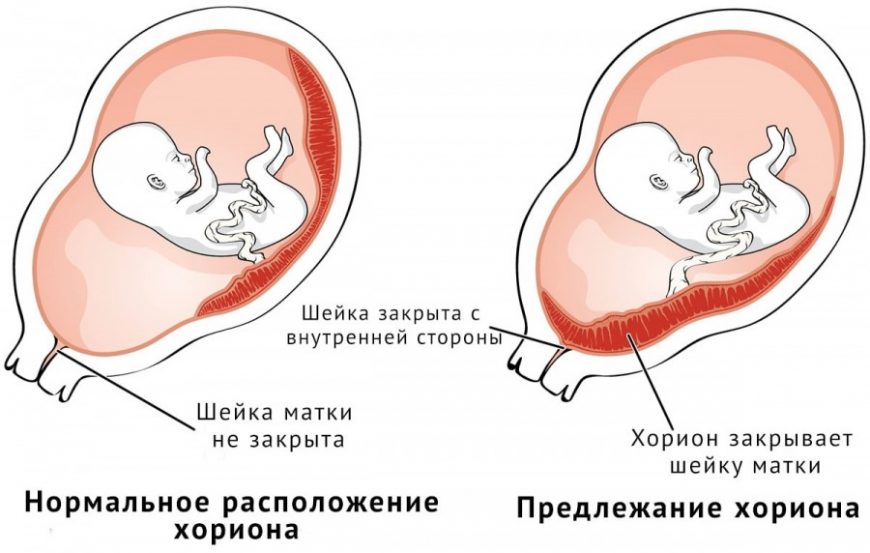 Другой причиной вагинального кровотечения может быть предлежание плаценты.Ваш лечащий врач будет знать правильный диагноз.
Другой причиной вагинального кровотечения может быть предлежание плаценты.Ваш лечащий врач будет знать правильный диагноз. Также может быть разная степень каждого из них, что повлияет на тип рекомендованного лечения.В случае частичного отделения постельный режим и тщательное наблюдение могут быть назначены, если беременность не достигла зрелости. В некоторых случаях также может потребоваться переливание крови и другое неотложное лечение.
Также может быть разная степень каждого из них, что повлияет на тип рекомендованного лечения.В случае частичного отделения постельный режим и тщательное наблюдение могут быть назначены, если беременность не достигла зрелости. В некоторых случаях также может потребоваться переливание крови и другое неотложное лечение. Только ваш лечащий врач может правильно диагностировать причину позднего кровотечения. Результат диагностики отслойки плаценты улучшается благодаря быстрому и точному лечению.
Только ваш лечащий врач может правильно диагностировать причину позднего кровотечения. Результат диагностики отслойки плаценты улучшается благодаря быстрому и точному лечению.


 Тесты, которые могут быть выполнены, включают:
Тесты, которые могут быть выполнены, включают:

 Это чрезвычайная ситуация, потому что это означает, что система поддержки ребенка не работает.
Это чрезвычайная ситуация, потому что это означает, что система поддержки ребенка не работает.


 Тесты на отслойку плаценты могут включать, среди прочего:
Тесты на отслойку плаценты могут включать, среди прочего: Решение о вагинальном или кесаревом сечении будет зависеть от вашего состояния и состояния вашего ребенка. Если у матери отрицательный резус-фактор и она попала в автомобильную аварию или травму, ей может потребоваться лекарство RhoGAM.
Решение о вагинальном или кесаревом сечении будет зависеть от вашего состояния и состояния вашего ребенка. Если у матери отрицательный резус-фактор и она попала в автомобильную аварию или травму, ей может потребоваться лекарство RhoGAM. Плацента — это круглый плоский орган, который образуется во время беременности. Он дает детское питание и кислород от матери.
Плацента — это круглый плоский орган, который образуется во время беременности. Он дает детское питание и кислород от матери. Это также называется отслойкой плаценты или отслойкой плаценты.
Это также называется отслойкой плаценты или отслойкой плаценты.
 Иногда кровь попадает между плацентой и стенкой матки. Таким образом, может возникнуть серьезная проблема, даже если кровотечение незначительное.
Иногда кровь попадает между плацентой и стенкой матки. Таким образом, может возникнуть серьезная проблема, даже если кровотечение незначительное. Ваш врач задаст вопросы о ваших симптомах и проведет медицинский осмотр. Тесты, которые могут быть выполнены, включают:
Ваш врач задаст вопросы о ваших симптомах и проведет медицинский осмотр. Тесты, которые могут быть выполнены, включают:
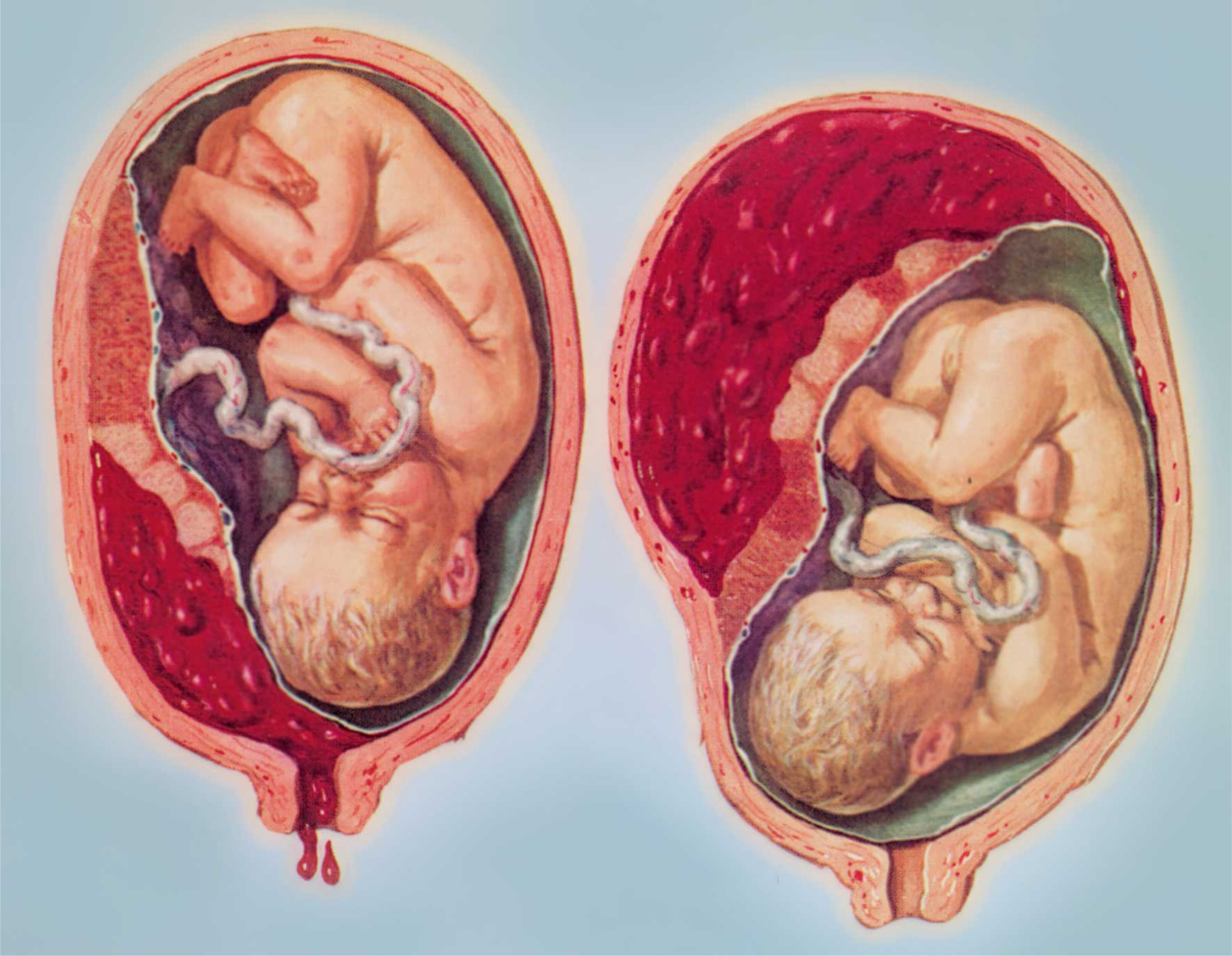

 Между телом и дугой находится позвоночное отверстие. Совокупность позвонков образует позвоночный столб, совокупность позвоночных отверстий образует позвоночный канал, в котором находится спинной мозг.
Между телом и дугой находится позвоночное отверстие. Совокупность позвонков образует позвоночный столб, совокупность позвоночных отверстий образует позвоночный канал, в котором находится спинной мозг. В сумме хрящи позвоночника составляют четверть длины всего позвоночного столба. Размер диска по диаметру варьируется от 1 до 2,5 см у различных людей.
В сумме хрящи позвоночника составляют четверть длины всего позвоночного столба. Размер диска по диаметру варьируется от 1 до 2,5 см у различных людей. Внутри каждого позвонка присутствует отверстие, а благодаря тому, что они расположены строго друг над другом, формируется позвоночный канал, являющийся надежным вместилищем для спинного мозга.
Внутри каждого позвонка присутствует отверстие, а благодаря тому, что они расположены строго друг над другом, формируется позвоночный канал, являющийся надежным вместилищем для спинного мозга.




 Именно присутствие зуба отличает 2-й шейный позвонок от всех остальных. Эпистрофей уже имеет пару суставных отростков, обращенных вперед и вниз, а также у него присутствует остистый отросток, представляющий собой массивный костный вырост небольшой длины с раздвоенным концом.
Именно присутствие зуба отличает 2-й шейный позвонок от всех остальных. Эпистрофей уже имеет пару суставных отростков, обращенных вперед и вниз, а также у него присутствует остистый отросток, представляющий собой массивный костный вырост небольшой длины с раздвоенным концом.

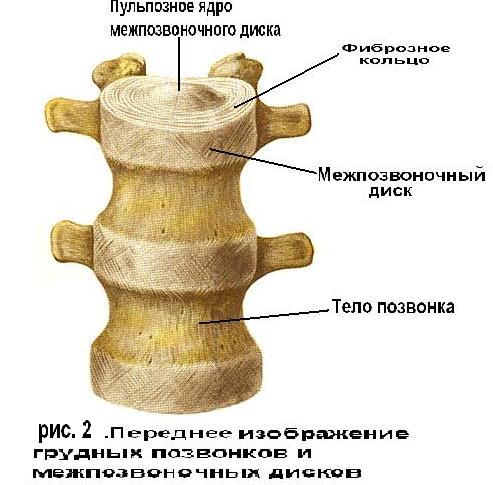 Также на передней тазовой поверхности присутствует 4 поперечные линии, представляющие собой границы срастания тел составляющих крестец позвонков. Каждая из этих линий имеет особые отверстия. На задней же поверхности образовано 5 хорошо заметных гребней, образованных сращением остистых, суставных, поперечных отростков.
Также на передней тазовой поверхности присутствует 4 поперечные линии, представляющие собой границы срастания тел составляющих крестец позвонков. Каждая из этих линий имеет особые отверстия. На задней же поверхности образовано 5 хорошо заметных гребней, образованных сращением остистых, суставных, поперечных отростков. Он имеет характерную треугольную форму и направлен кпереди. Его длина в 2 раза больше ширины. На задней поверхности копчика присутствуют парные выросты – копчиковые рога. Они устремлены по направлению к крестцовым рогам.
Он имеет характерную треугольную форму и направлен кпереди. Его длина в 2 раза больше ширины. На задней поверхности копчика присутствуют парные выросты – копчиковые рога. Они устремлены по направлению к крестцовым рогам. Их величина увеличивается по мере продвижения вниз по позвоночнику и в результате диски поясничного отдела достигают 45 мм в передне-заднем направлении и 64 мм в поперечном направлении, а их толщина составляет порядка 11 мм. Нервные окончания присутствуют только в наружной части межпозвонкового диска, а кровеносные сосуды в них полностью отсутствуют.
Их величина увеличивается по мере продвижения вниз по позвоночнику и в результате диски поясничного отдела достигают 45 мм в передне-заднем направлении и 64 мм в поперечном направлении, а их толщина составляет порядка 11 мм. Нервные окончания присутствуют только в наружной части межпозвонкового диска, а кровеносные сосуды в них полностью отсутствуют. Пульпозное ядро имеет наибольшие размеры в молодости, а с течением лет оно теряет влагу и постепенно уменьшается в объеме, что и приводит к развитию остеохондроза со всеми вытекающими из этого последствиями и осложнениями в виде протрузии, грыжи межпозвоночного диска, спондилеза и пр.
Пульпозное ядро имеет наибольшие размеры в молодости, а с течением лет оно теряет влагу и постепенно уменьшается в объеме, что и приводит к развитию остеохондроза со всеми вытекающими из этого последствиями и осложнениями в виде протрузии, грыжи межпозвоночного диска, спондилеза и пр.
 Кроме того, они оказывают влияние на активность обмена веществ. Протеогликаны с относительно небольшой молекулярной массой способны связывать медиаторы клеточной активности, в частности факторы роста, и высвобождать их при возникновении необходимости в них.
Кроме того, они оказывают влияние на активность обмена веществ. Протеогликаны с относительно небольшой молекулярной массой способны связывать медиаторы клеточной активности, в частности факторы роста, и высвобождать их при возникновении необходимости в них. Этот процесс продолжается вплоть до восстановления баланса или снятия нагрузки.
Этот процесс продолжается вплоть до восстановления баланса или снятия нагрузки. Поэтому даже при выполнении повседневных задач приходящаяся на диски нагрузка постоянно колеблется. Так, сгибания и разгибания приводят к сдавлению и растяжению диска, а вращательные движения корпусом – к поперечной нагрузке или сдвигу дисков. Но из-за особенностей размеров этих хрящевых структур нагрузка на них увеличивается сверху вниз, в результате чего на самые крупные диски поясничного отдела позвоночника приходится максимальная нагрузка.
Поэтому даже при выполнении повседневных задач приходящаяся на диски нагрузка постоянно колеблется. Так, сгибания и разгибания приводят к сдавлению и растяжению диска, а вращательные движения корпусом – к поперечной нагрузке или сдвигу дисков. Но из-за особенностей размеров этих хрящевых структур нагрузка на них увеличивается сверху вниз, в результате чего на самые крупные диски поясничного отдела позвоночника приходится максимальная нагрузка.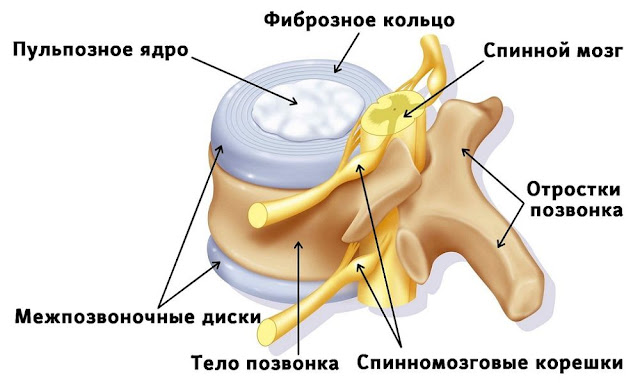
 В течение ночи, когда человек отдыхает, и на позвоночник не приходятся нагрузки, этот объем воды восполняется. Этим и объясняется тот факт, что к вечеру рост человека может уменьшаться на 1—2 см.
В течение ночи, когда человек отдыхает, и на позвоночник не приходятся нагрузки, этот объем воды восполняется. Этим и объясняется тот факт, что к вечеру рост человека может уменьшаться на 1—2 см. Это провоцирует возникновение аномального давления на другие структуры, что приводит к снижению работоспособности всего диска. При этом возрастает и скорость протекания дегенеративных процессов, что приводит к их более сильному сжатию, чем здорового диска, при одной и той же нагрузке. Это влечет за собой возникновение изменений в других позвоночных структурах, в частности мышцах и связочном аппарате. Как следствие, возникает возрастание давления на суставные поверхности, что обуславливает возникновение дегенеративных процессов в них.
Это провоцирует возникновение аномального давления на другие структуры, что приводит к снижению работоспособности всего диска. При этом возрастает и скорость протекания дегенеративных процессов, что приводит к их более сильному сжатию, чем здорового диска, при одной и той же нагрузке. Это влечет за собой возникновение изменений в других позвоночных структурах, в частности мышцах и связочном аппарате. Как следствие, возникает возрастание давления на суставные поверхности, что обуславливает возникновение дегенеративных процессов в них. В таких ситуациях резко возрастает риск разрыва фиброзного кольца, особенно если оно уже ослаблено, и формирования грыжи межпозвоночного диска.
В таких ситуациях резко возрастает риск разрыва фиброзного кольца, особенно если оно уже ослаблено, и формирования грыжи межпозвоночного диска. В первую очередь она неблагоприятно сказывается на капиллярах, что может провоцировать изменения в кровоснабжении позвоночных структур. Кроме того, риск повреждения позвоночника резко возрастает при достижении частоты колебаний 5—10 Гц. Подобную вибрацию создают многие автомобили, что объясняет тот факт, что очень часто с заболеваниями позвоночника сталкиваются водители.
В первую очередь она неблагоприятно сказывается на капиллярах, что может провоцировать изменения в кровоснабжении позвоночных структур. Кроме того, риск повреждения позвоночника резко возрастает при достижении частоты колебаний 5—10 Гц. Подобную вибрацию создают многие автомобили, что объясняет тот факт, что очень часто с заболеваниями позвоночника сталкиваются водители.
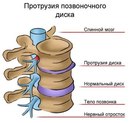
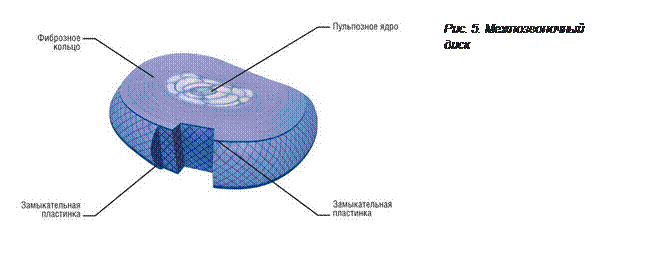 Его физиологические изгибы позволяют поддерживать вертикальное положение тела с минимальным мышечным напряжением. В сочетании с эластичной упругостью межпозвонковых дисков это позволяет оптимизировать распределение нагрузки по всему позвоночнику. Позвонки, начиная с С-3 и до L-5, имеют одинаковое строение. Расположенная сзади дуга позвонка имеет два боковых (поперечных) и один задний отростки, к которым прикрепляются мышцы. Отростки имеют синовиальные суставы сверху и снизу для соединения с дугами смежных позвонков. Тела позвонков и разделяющие их межпозвонковые диски являются основными структурами, несущими вес тела. Синовиальные (апофизеальные) суставы позвонков стабилизируют позвоночник, а положение их суставных щелей определяет различие объема и характера подвижности разных отделов позвоночника.
Его физиологические изгибы позволяют поддерживать вертикальное положение тела с минимальным мышечным напряжением. В сочетании с эластичной упругостью межпозвонковых дисков это позволяет оптимизировать распределение нагрузки по всему позвоночнику. Позвонки, начиная с С-3 и до L-5, имеют одинаковое строение. Расположенная сзади дуга позвонка имеет два боковых (поперечных) и один задний отростки, к которым прикрепляются мышцы. Отростки имеют синовиальные суставы сверху и снизу для соединения с дугами смежных позвонков. Тела позвонков и разделяющие их межпозвонковые диски являются основными структурами, несущими вес тела. Синовиальные (апофизеальные) суставы позвонков стабилизируют позвоночник, а положение их суставных щелей определяет различие объема и характера подвижности разных отделов позвоночника.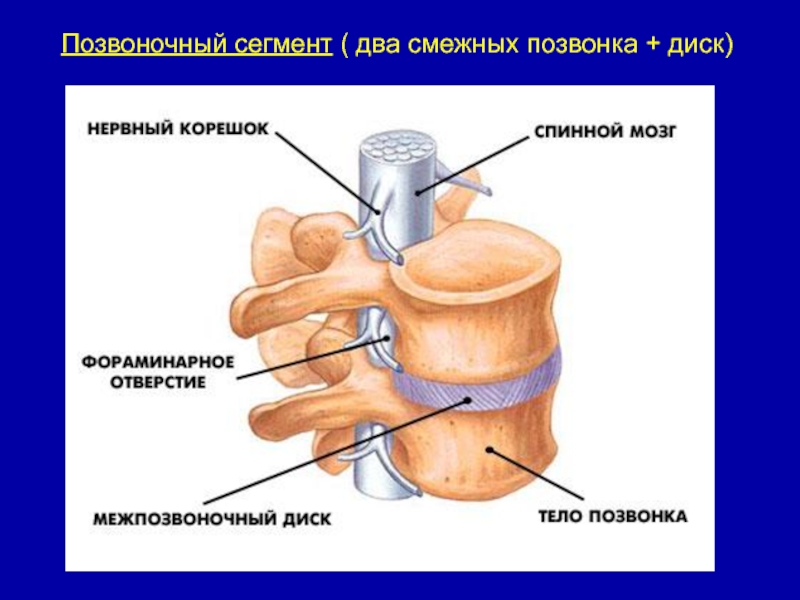 Расположенное внутри фиброзного кольца центральное пульпозное (студенистое) ядро содержит много воды (90% у молодых, 60% – у пожилых людей) и может изменять свою форму в ответ на сдавливание. Эластические свойства межпозвонковых дисков обеспечивают амортизацию толчков и сотрясений при ходьбе, прыжках, беге. Малые и средние нагрузки на позвоночник воспринимаются в основном пульпозным ядром диска. Большие нагрузки воспринимаются, непосредственно, его фиброзным кольцом, которое может их не выдержать. Тем более, если в нем имеют место дегенеративные процессы. Кроме того, уменьшение с возрастом количества воды в пульпозном ядре снижает его эластические свойства, создавая предпосылки к разрывам, протрузиям, грыжам.
Расположенное внутри фиброзного кольца центральное пульпозное (студенистое) ядро содержит много воды (90% у молодых, 60% – у пожилых людей) и может изменять свою форму в ответ на сдавливание. Эластические свойства межпозвонковых дисков обеспечивают амортизацию толчков и сотрясений при ходьбе, прыжках, беге. Малые и средние нагрузки на позвоночник воспринимаются в основном пульпозным ядром диска. Большие нагрузки воспринимаются, непосредственно, его фиброзным кольцом, которое может их не выдержать. Тем более, если в нем имеют место дегенеративные процессы. Кроме того, уменьшение с возрастом количества воды в пульпозном ядре снижает его эластические свойства, создавая предпосылки к разрывам, протрузиям, грыжам. Связки ограничивают сгибания и разгибания, защищают диски. Стабилизации позвоночника служат связки между смежными дугами позвонков (желтая связка), межпоперечные связки (между поперечными отростками), межостистые и надостистые связки.
Связки ограничивают сгибания и разгибания, защищают диски. Стабилизации позвоночника служат связки между смежными дугами позвонков (желтая связка), межпоперечные связки (между поперечными отростками), межостистые и надостистые связки.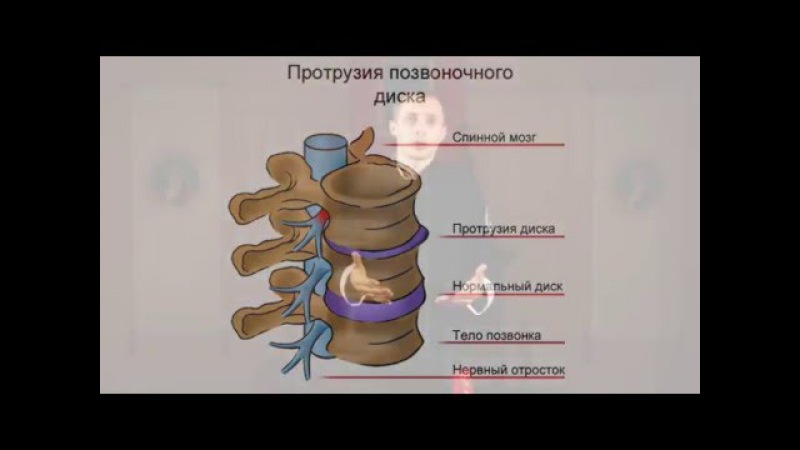 Среди них заслуживает внимания теория, объясняющая его возникновение аутоиммунными изменениями в организме. Около 85% случаев остеохондроза напрямую связываются с предшествующей травмой и чрезмерными нагрузками.
Среди них заслуживает внимания теория, объясняющая его возникновение аутоиммунными изменениями в организме. Около 85% случаев остеохондроза напрямую связываются с предшествующей травмой и чрезмерными нагрузками.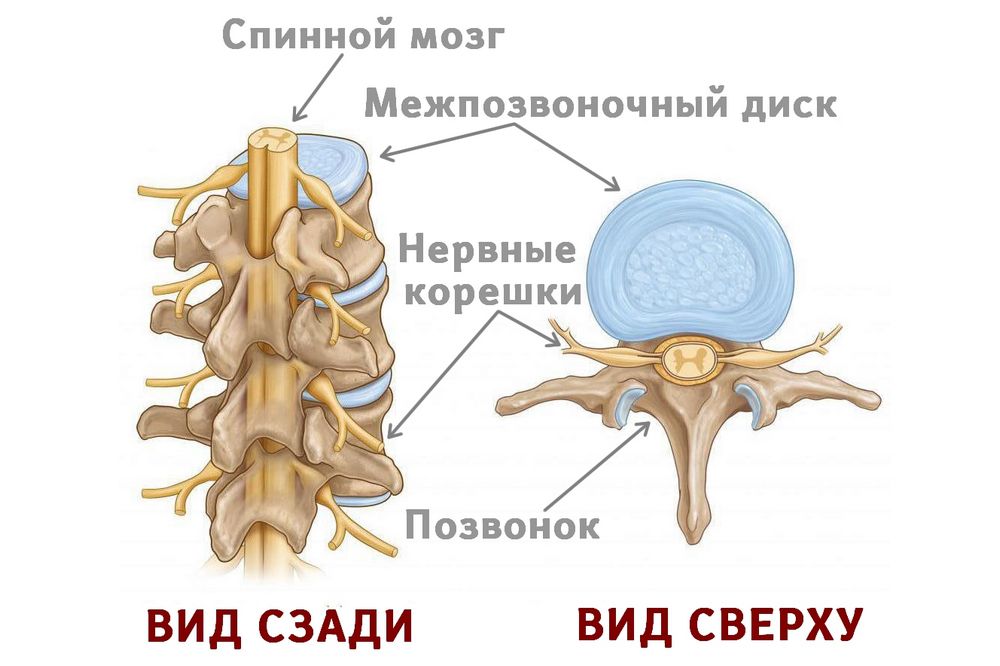 Остеоартроз межпозвонковых суставов и дегенеративное поражение дисков, в особенно нагружаемых нижнешейном и нижнепоясничном отделе позвоночника, встречаются чаще всего. Давление выпирающего диска (протрузия) или костных разрастаний (остеофитов) и корешковые синдромы чаще наблюдаются также в этих отделах.
Остеоартроз межпозвонковых суставов и дегенеративное поражение дисков, в особенно нагружаемых нижнешейном и нижнепоясничном отделе позвоночника, встречаются чаще всего. Давление выпирающего диска (протрузия) или костных разрастаний (остеофитов) и корешковые синдромы чаще наблюдаются также в этих отделах. Такое строение позволяет эффективно выполнять роль амортизации во время движения.
Такое строение позволяет эффективно выполнять роль амортизации во время движения.

 После этих шагов
После этих шагов Заполните анкетные данные и нажмите кнопку «Забронировать».
Заполните анкетные данные и нажмите кнопку «Забронировать».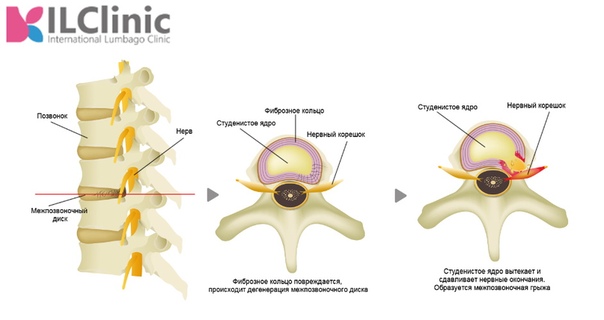
 Это значит, что конфиденциальные данные плательщика (реквизиты
Это значит, что конфиденциальные данные плательщика (реквизиты Операция оплаты банковской картой
Операция оплаты банковской картой т.д.
т.д..jpg) ru
ru erector spinae). В позвоночнике имеются изгибы во всех отделах. В шейном и поясничном отделах кривизна изгибов направлена кпереди (лордозы), в грудном и крестцово-копчиковом – кзади (кифозы). См. рис.1.
erector spinae). В позвоночнике имеются изгибы во всех отделах. В шейном и поясничном отделах кривизна изгибов направлена кпереди (лордозы), в грудном и крестцово-копчиковом – кзади (кифозы). См. рис.1. Все указанные функции может выполнять только полноценный, не подвергшийся изменениям межпозвонковый диск.
Все указанные функции может выполнять только полноценный, не подвергшийся изменениям межпозвонковый диск. Периферические слои этих волокон образуют своеобразную капсулу, ограничивающую желатинозное ядро. Это ядро оказывается заключенным в полость, содержащую небольшое количество жидкости, напоминающей синовиальную.
Периферические слои этих волокон образуют своеобразную капсулу, ограничивающую желатинозное ядро. Это ядро оказывается заключенным в полость, содержащую небольшое количество жидкости, напоминающей синовиальную.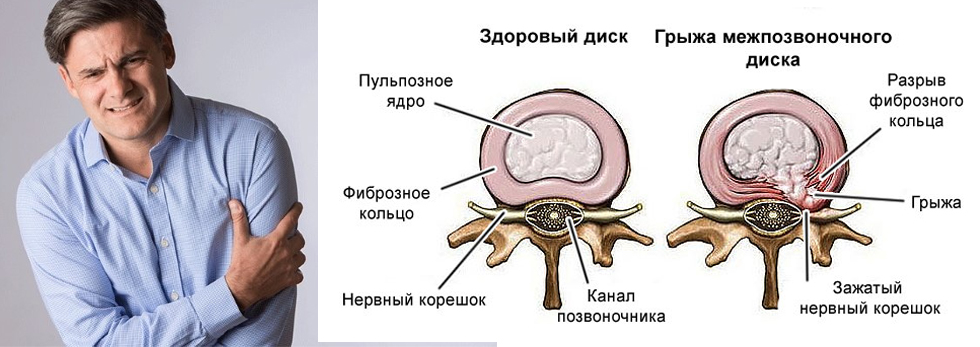 Суммарная амплитуда движений во всех сегментах позвоночника довольно значительна. Вследствие этого межпозвонковый диск сравнивают с полусуставом (Lushka, Schmorl, Junghanns). Пульпозное ядро в этом полусуставе соответствует суставной полости, гиалиновые пластинки – суставным концам, а фиброзное кольцо – суставной сумке.
Суммарная амплитуда движений во всех сегментах позвоночника довольно значительна. Вследствие этого межпозвонковый диск сравнивают с полусуставом (Lushka, Schmorl, Junghanns). Пульпозное ядро в этом полусуставе соответствует суставной полости, гиалиновые пластинки – суставным концам, а фиброзное кольцо – суставной сумке. К концу дня, особенно после становой нагрузки, тургор пульпозного ядра уменьшается, и позвонки сближаются. По данным А.П.Николаева суточные колебания величины позвоночного столба достигают 2 см.
К концу дня, особенно после становой нагрузки, тургор пульпозного ядра уменьшается, и позвонки сближаются. По данным А.П.Николаева суточные колебания величины позвоночного столба достигают 2 см.

 На диске появляются трещины, в которые проникают образующиеся секвестры и растягивают наружные слои кольца. Кольцо выпячивается в позвоночный канал. Далее дегенерация распространяется на тела смежных позвонков. Проникновение части диска в губчатое вещество тела позвонка носит название грыжи Шморля. Возникает подобие артроза по типу первично-хрящевой формы, которое может перетекать в некроз. Костная ткань позвонка в силу регенерации разрастается, замыкательная пластинка склерозируется, образуются т.н. краевые остеофиты. Если фактор нагрузки продолжает действовать, то процесс вскоре становится необратимым, соединительная ткань замещает кольцо и ядро, далее разрушаются все элементы диска.
На диске появляются трещины, в которые проникают образующиеся секвестры и растягивают наружные слои кольца. Кольцо выпячивается в позвоночный канал. Далее дегенерация распространяется на тела смежных позвонков. Проникновение части диска в губчатое вещество тела позвонка носит название грыжи Шморля. Возникает подобие артроза по типу первично-хрящевой формы, которое может перетекать в некроз. Костная ткань позвонка в силу регенерации разрастается, замыкательная пластинка склерозируется, образуются т.н. краевые остеофиты. Если фактор нагрузки продолжает действовать, то процесс вскоре становится необратимым, соединительная ткань замещает кольцо и ядро, далее разрушаются все элементы диска.
:max_bytes(150000):strip_icc()/GettyImages-87293488-56e43ba53df78c5ba0571299.jpg)
 Выскабливание применяется когда сама грыжа не обнаружена, но имеет место ее клиника.
Выскабливание применяется когда сама грыжа не обнаружена, но имеет место ее клиника.
 ru/txt02.htm
ru/txt02.htm

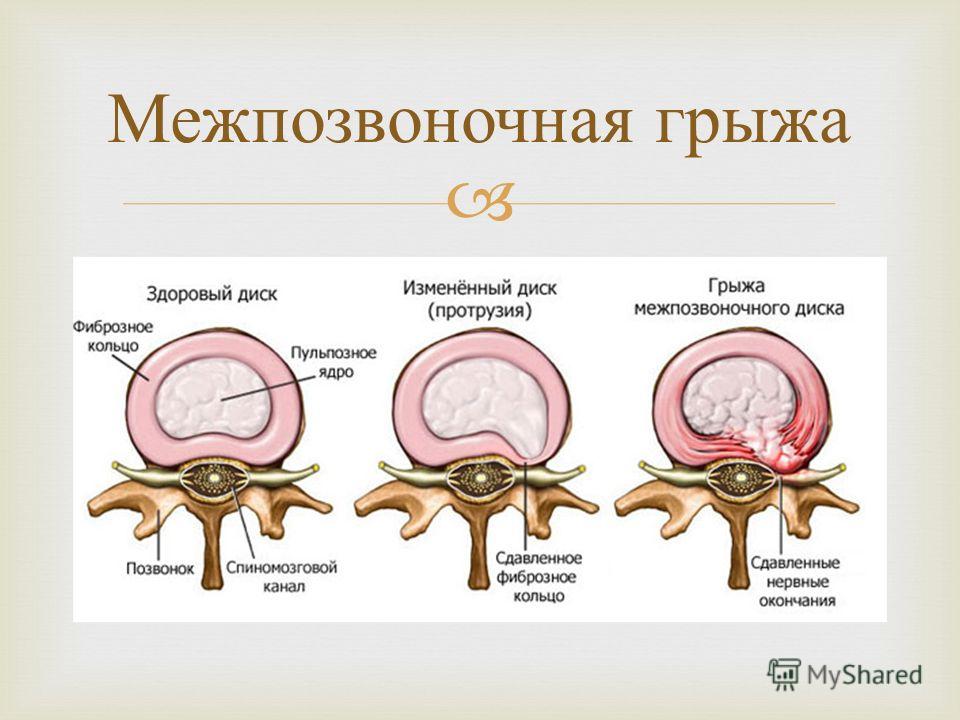 Эта устойчивость обеспечивается особым расположением мышц вокруг позвоночника, что позволило Н.А.Бернштейну (1926) сравнить их с вантами мачты.
Эта устойчивость обеспечивается особым расположением мышц вокруг позвоночника, что позволило Н.А.Бернштейну (1926) сравнить их с вантами мачты. Естественно, эти силы направлены на разгибание и сгибание этой цепи за счет ее подвижных звеньев.
Естественно, эти силы направлены на разгибание и сгибание этой цепи за счет ее подвижных звеньев. Сила сжатия диска складывается из веса половины тела и уравновешивающей силы мышцы-разгибателя спины, что составляет 60,6 кг.
Сила сжатия диска складывается из веса половины тела и уравновешивающей силы мышцы-разгибателя спины, что составляет 60,6 кг. В момент отрыва груза от пола проявляет свое действие рывковая или мгновенная сила, необходимая для преодоления инерции массы. При рывковом движении мышечная сила может значительно превосходить статическую силу. Этот рывковый механизм опасен также при метательных движениях, когда происходит значительная перегрузка связочного аппарата и дисков во время внезапной остановки или неумелом движении.
В момент отрыва груза от пола проявляет свое действие рывковая или мгновенная сила, необходимая для преодоления инерции массы. При рывковом движении мышечная сила может значительно превосходить статическую силу. Этот рывковый механизм опасен также при метательных движениях, когда происходит значительная перегрузка связочного аппарата и дисков во время внезапной остановки или неумелом движении.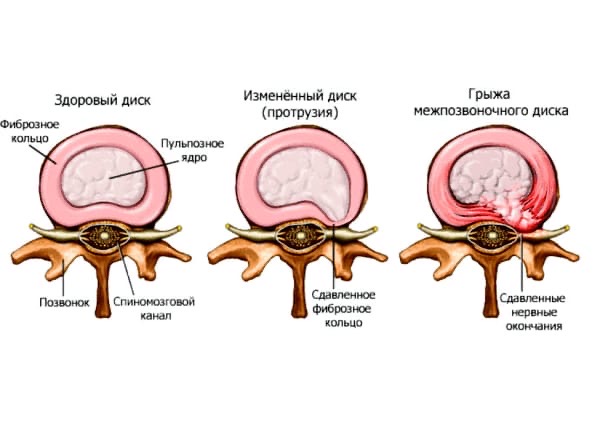 В этом положении биомеханические усилия складываются, в основном, из вращающего момента. Мой расчет показал, что при пассивном вращении позвоночника пациента в положении универсального мобилизующего приема врачом оказывается усилие гораздо большее, чем в положении стоя с отягощением. Так, если длину рычага коротких ротаторов позвоночника принять за 3-5 см (расстояние от условной вертикальной оси вращения позвоночника в центре спинномозгового канала), величину длинного рычага пассивного вращения — от 50 до 100 см (все зависит от положения верхней ноги), а вес вращающего усилия (вес сегмента нижней конечности врача или сила активного давления этой ногой на верхнюю ногу пациента) — 5-20 кг., то расчет показывает следующее: минимальное усилие, оказываемое при таком раскладе величин, составляет 50 кг. А максимальное — 660 кг. Очевидно, что в положении лежа тормозящий момент силы мускулатуры туловища сведен к минимуму. Не следует забывать, что пациенту предлагается постоянно расслабляться, тем самым исключается активная защита позвоночника от пассивного энергичного его поворота.
В этом положении биомеханические усилия складываются, в основном, из вращающего момента. Мой расчет показал, что при пассивном вращении позвоночника пациента в положении универсального мобилизующего приема врачом оказывается усилие гораздо большее, чем в положении стоя с отягощением. Так, если длину рычага коротких ротаторов позвоночника принять за 3-5 см (расстояние от условной вертикальной оси вращения позвоночника в центре спинномозгового канала), величину длинного рычага пассивного вращения — от 50 до 100 см (все зависит от положения верхней ноги), а вес вращающего усилия (вес сегмента нижней конечности врача или сила активного давления этой ногой на верхнюю ногу пациента) — 5-20 кг., то расчет показывает следующее: минимальное усилие, оказываемое при таком раскладе величин, составляет 50 кг. А максимальное — 660 кг. Очевидно, что в положении лежа тормозящий момент силы мускулатуры туловища сведен к минимуму. Не следует забывать, что пациенту предлагается постоянно расслабляться, тем самым исключается активная защита позвоночника от пассивного энергичного его поворота.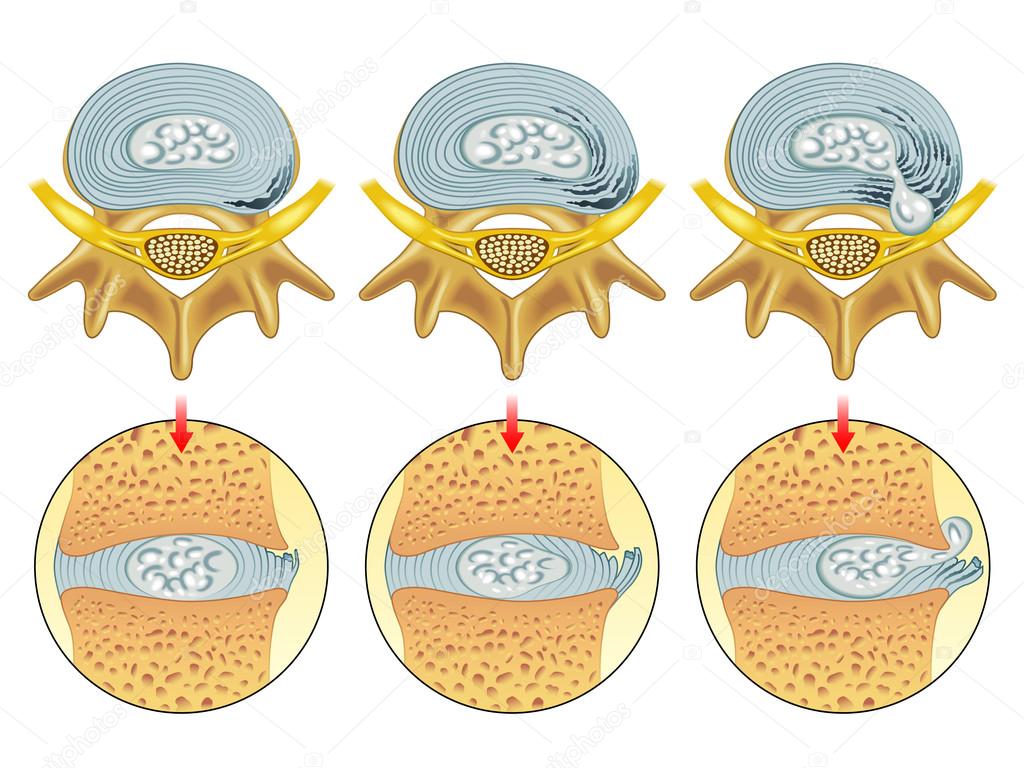
 Особенно полезно это движение как прием общей, не нацеленной мобилизации суставов позвоночника.
Особенно полезно это движение как прием общей, не нацеленной мобилизации суставов позвоночника.
 Межпозвоночные диски в поясничном отделе позвоночника имеют толщину примерно 7-10 мм и диаметр 4 см (передне-задняя плоскость).
Межпозвоночные диски в поясничном отделе позвоночника имеют толщину примерно 7-10 мм и диаметр 4 см (передне-задняя плоскость). Между позвонками хорда расширяется, образуя студенистый центр межпозвоночного диска — пульпозное ядро , . Это ядро позже окружено круговыми волокнами, которые образуют фиброзное кольцо .Фиброзное кольцо и пульпозное ядро вместе составляют межпозвоночный диск.
Между позвонками хорда расширяется, образуя студенистый центр межпозвоночного диска — пульпозное ядро , . Это ядро позже окружено круговыми волокнами, которые образуют фиброзное кольцо .Фиброзное кольцо и пульпозное ядро вместе составляют межпозвоночный диск. Кольцо относительно жесткое, обеспечивает большую прочность диска и выдерживает силу сжатия.
Кольцо относительно жесткое, обеспечивает большую прочность диска и выдерживает силу сжатия. Это смягчает эффект шока и стресса, возникающего, когда человек ходит, бежит, наклоняется или поворачивается.
Это смягчает эффект шока и стресса, возникающего, когда человек ходит, бежит, наклоняется или поворачивается.
 03.2015).
03.2015).
 2
2
 3
3

 Затем вымыть руку выше, до подмышечной впадины и вытереть насухо.
Затем вымыть руку выше, до подмышечной впадины и вытереть насухо.
 Заменить салфетку.
Заменить салфетку.


 Завершение процедуры.
Завершение процедуры.
 Обработать второй глаз таким же образом.
Обработать второй глаз таким же образом. Подготовка к процедуре.
Подготовка к процедуре.
 Их наносят, не смачивая волосы водой, взбивают и слегка втирают в пряди на протяжении нескольких минут, затем удаляют остатки сухим полотенцем.
Их наносят, не смачивая волосы водой, взбивают и слегка втирают в пряди на протяжении нескольких минут, затем удаляют остатки сухим полотенцем. Это мягкое изделие, позволяющее легко осуществить полноценные гигиенические процедуры, не утомляя больного.
Это мягкое изделие, позволяющее легко осуществить полноценные гигиенические процедуры, не утомляя больного.
 Уход за волосами больного выполняется по алгоритму, выбранному с учетом личных особенностей и предпочтений пациента.
Уход за волосами больного выполняется по алгоритму, выбранному с учетом личных особенностей и предпочтений пациента.

 Вылить воду и убрать емкость для воды.
Вылить воду и убрать емкость для воды.

 После мытья головы особенно женщинам с длинными волосами следует надеть на голову полотенце или косынку, чтобы избежать переохлаждения.
После мытья головы особенно женщинам с длинными волосами следует надеть на голову полотенце или косынку, чтобы избежать переохлаждения. , ширма, емкость для использованного материала, диспенсер с одноразовым полотенцем.
, ширма, емкость для использованного материала, диспенсер с одноразовым полотенцем.

 07, ПМ.04 «ВЫПОЛНЕНИЕ РАБОТ ПО ПРОФЕССИИ
07, ПМ.04 «ВЫПОЛНЕНИЕ РАБОТ ПО ПРОФЕССИИ

 Постельный комфорт и обеспечение личной гигиены создают условия для быстрейшего выздоровления пациента, т.к. являются профилактическими мероприятиями, препятствующими появлению и распространению ВБИ, а также образованию пролежней. Это понятие включает в себя: уход за слизистыми полости рта, глаз, носа, уход за ушами, волосами, кожей, промежностью, а также бритье, мытье головы, стрижка ногтей.
Постельный комфорт и обеспечение личной гигиены создают условия для быстрейшего выздоровления пациента, т.к. являются профилактическими мероприятиями, препятствующими появлению и распространению ВБИ, а также образованию пролежней. Это понятие включает в себя: уход за слизистыми полости рта, глаз, носа, уход за ушами, волосами, кожей, промежностью, а также бритье, мытье головы, стрижка ногтей.
 Легче всего этого добиться, поместив больного на функциональную кровать. Функциональная кровать представляет собой специальное устройство, состоящее из нескольких секций, положение которых меняется поворотом соответствующей ручки управления. Головной и ножной концы кровати быстро переводятся в нужное положение. Эти кровати могут иметь специальные вмонтированные приспособления: прикроватные столики, штативы для капельниц, гнезда для хранения индивидуального подкладного судна и мочеприемника. Пользование функциональной кроватью осуществляется медицинской сестрой с целью обеспечения тяжелобольному удобного положения и двигательного режима. Полусидячие положение в обычной кровати можно создать с помощью подголовника или нескольких подушек. Для того чтоб больной не «сползал» вниз, в кровать следует положить упор для ног. Создать возвышенное положение для ног можно с помощью подушки, положенной под голени. Не следует длительно оставлять больного в одном положении.
Легче всего этого добиться, поместив больного на функциональную кровать. Функциональная кровать представляет собой специальное устройство, состоящее из нескольких секций, положение которых меняется поворотом соответствующей ручки управления. Головной и ножной концы кровати быстро переводятся в нужное положение. Эти кровати могут иметь специальные вмонтированные приспособления: прикроватные столики, штативы для капельниц, гнезда для хранения индивидуального подкладного судна и мочеприемника. Пользование функциональной кроватью осуществляется медицинской сестрой с целью обеспечения тяжелобольному удобного положения и двигательного режима. Полусидячие положение в обычной кровати можно создать с помощью подголовника или нескольких подушек. Для того чтоб больной не «сползал» вниз, в кровать следует положить упор для ног. Создать возвышенное положение для ног можно с помощью подушки, положенной под голени. Не следует длительно оставлять больного в одном положении.  Постельный комфорт является важным элементом лечебно-охранительного режима.
Постельный комфорт является важным элементом лечебно-охранительного режима.



 Вымыть и осушить руки.
Вымыть и осушить руки.











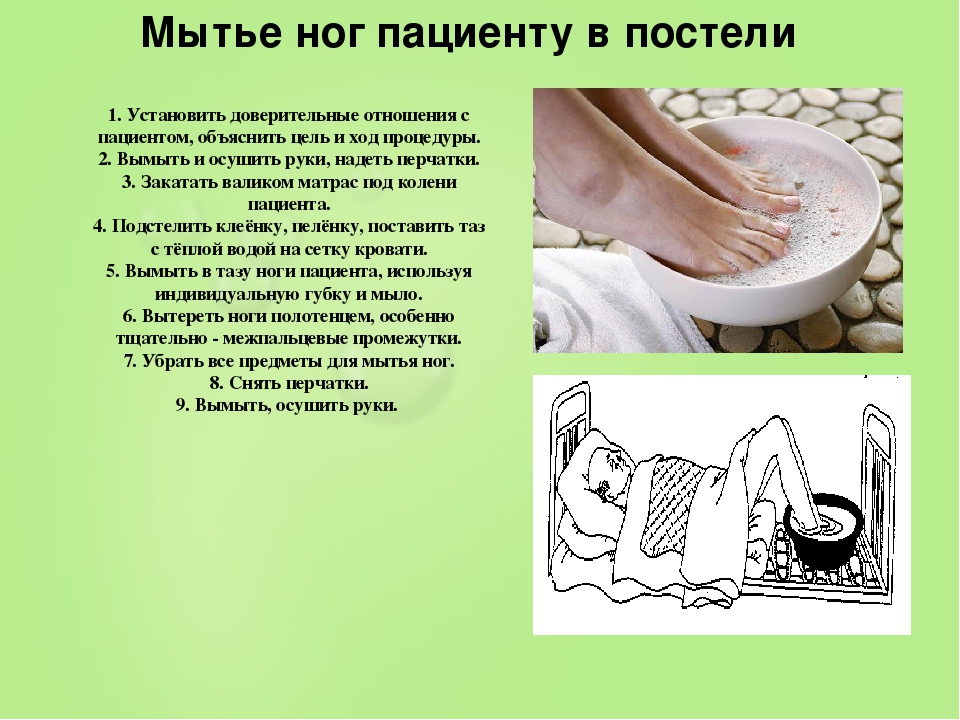


 Провести дез. мероприятия.
Провести дез. мероприятия. 428-430
428-430

 При загрязнении кожных покровов секретом сальных и потовых желез, а также пылью, микробами, могут появляться гнойничковые сыпи, шелушения, опрелости, пролежни.
При загрязнении кожных покровов секретом сальных и потовых желез, а также пылью, микробами, могут появляться гнойничковые сыпи, шелушения, опрелости, пролежни.

 Обнажить нижнюю часть туловища. Подложить один конец полотенца под ногу пациента с противоположной от медицинского работника стороны, а другим концом накрыть вторую его ногу и область гениталий. Начинать мытье ноги с противоположной от медицинского работника стороны, продвигая салфетку от области коленного сустава вверх.
Обнажить нижнюю часть туловища. Подложить один конец полотенца под ногу пациента с противоположной от медицинского работника стороны, а другим концом накрыть вторую его ногу и область гениталий. Начинать мытье ноги с противоположной от медицинского работника стороны, продвигая салфетку от области коленного сустава вверх.


 На практике продукты и процедуры для профилактики и лечения IAD одинаковы.
На практике продукты и процедуры для профилактики и лечения IAD одинаковы. Критерий отбора:
Критерий отбора: Данные не подходили для метаанализа из-за неоднородности популяции участников, продуктов по уходу за кожей, процедур ухода за кожей, результатов и инструментов измерения. В девяти испытаниях сравнивались различные продукты по уходу за кожей для местного применения, включая комбинацию продуктов.В двух испытаниях проверялась процедура структурированного ухода за кожей. В одном испытании сравнивали актуальные средства по уходу за кожей и частоту их применения. В одном испытании сравнивали частоту применения средств для местного ухода за кожей. В двух испытаниях, низкого и среднего качества, мы обнаружили доказательства того, что мыло и вода плохо помогают в профилактике и лечении ДИА (основные результаты этого обзора). Первое испытание показало, что использование очищающего средства для кожи может быть более эффективным, чем использование мыла и воды (коэффициент риска (RR) 0.39, 95% доверительный интервал (ДИ) от 0,17 до 0,87; доказательства низкого качества). Второе испытание показало, что структурированная процедура ухода за кожей, представляющая собой мочалку с очищающими, увлажняющими и защищающими свойствами, может быть более эффективной, чем мыло и вода (ОР 0,31, 95% ДИ от 0,12 до 0,79; доказательства среднего качества).
Данные не подходили для метаанализа из-за неоднородности популяции участников, продуктов по уходу за кожей, процедур ухода за кожей, результатов и инструментов измерения. В девяти испытаниях сравнивались различные продукты по уходу за кожей для местного применения, включая комбинацию продуктов.В двух испытаниях проверялась процедура структурированного ухода за кожей. В одном испытании сравнивали актуальные средства по уходу за кожей и частоту их применения. В одном испытании сравнивали частоту применения средств для местного ухода за кожей. В двух испытаниях, низкого и среднего качества, мы обнаружили доказательства того, что мыло и вода плохо помогают в профилактике и лечении ДИА (основные результаты этого обзора). Первое испытание показало, что использование очищающего средства для кожи может быть более эффективным, чем использование мыла и воды (коэффициент риска (RR) 0.39, 95% доверительный интервал (ДИ) от 0,17 до 0,87; доказательства низкого качества). Второе испытание показало, что структурированная процедура ухода за кожей, представляющая собой мочалку с очищающими, увлажняющими и защищающими свойствами, может быть более эффективной, чем мыло и вода (ОР 0,31, 95% ДИ от 0,12 до 0,79; доказательства среднего качества). Результаты других испытаний, все от низкого до очень низкого качества, предполагают, что нанесение несмываемого продукта (увлажняющего крема, защитного средства для кожи или их комбинации) может быть более эффективным, чем не наносить несмываемый продукт.Ни в одном испытании не сообщалось о третьем первичном исходе «количество участников, недовольных лечением» или о побочных эффектах.
Результаты других испытаний, все от низкого до очень низкого качества, предполагают, что нанесение несмываемого продукта (увлажняющего крема, защитного средства для кожи или их комбинации) может быть более эффективным, чем не наносить несмываемый продукт.Ни в одном испытании не сообщалось о третьем первичном исходе «количество участников, недовольных лечением» или о побочных эффектах. Кроме того, для повышения сопоставимости результатов испытаний мы рекомендуем разработать набор основных результатов, включая проверенные инструменты измерения. Доказательства в этом обзоре актуальны по 28 сентября 2016 года.
Кроме того, для повышения сопоставимости результатов испытаний мы рекомендуем разработать набор основных результатов, включая проверенные инструменты измерения. Доказательства в этом обзоре актуальны по 28 сентября 2016 года.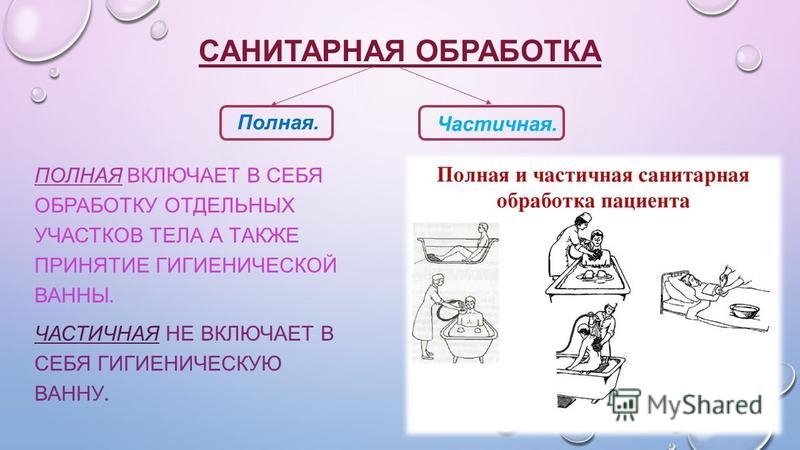 Для этих пациентов образование пролежней может быть визуальным биомаркером того, что критическое заболевание охватило организм; повреждение кожи нельзя предотвратить или лечить.
Для этих пациентов образование пролежней может быть визуальным биомаркером того, что критическое заболевание охватило организм; повреждение кожи нельзя предотвратить или лечить. Часто проявляется в виде язв с черным струпом на голени и стопе.Кожа вокруг раны выглядит очень тонкой, блестящей и обычно безволосой. Стопа может казаться холодной и темно-красной или бледной.
Часто проявляется в виде язв с черным струпом на голени и стопе.Кожа вокруг раны выглядит очень тонкой, блестящей и обычно безволосой. Стопа может казаться холодной и темно-красной или бледной.
 Темно пигментированная кожа может не иметь видимого побледнения, но ее цвет может отличаться от окружающей области.Область может быть болезненной, твердой, мягкой, теплой или прохладной по сравнению с прилегающей тканью.
Темно пигментированная кожа может не иметь видимого побледнения, но ее цвет может отличаться от окружающей области.Область может быть болезненной, твердой, мягкой, теплой или прохладной по сравнению с прилегающей тканью. На некоторых частях раневого ложа может присутствовать шелушение или струп. Эта рана часто включает подрыв и туннелирование. Глубина пролежней IV стадии зависит от локализации.Язвы IV стадии могут распространяться на мышцы и / или опорные структуры, что делает возможным остеомиелит.
На некоторых частях раневого ложа может присутствовать шелушение или струп. Эта рана часто включает подрыв и туннелирование. Глубина пролежней IV стадии зависит от локализации.Язвы IV стадии могут распространяться на мышцы и / или опорные структуры, что делает возможным остеомиелит.
 Вместо этого сосредоточьтесь на разработке наилучшего варианта для пациента, исходя из его текущего состояния и его желаний.
Вместо этого сосредоточьтесь на разработке наилучшего варианта для пациента, исходя из его текущего состояния и его желаний.
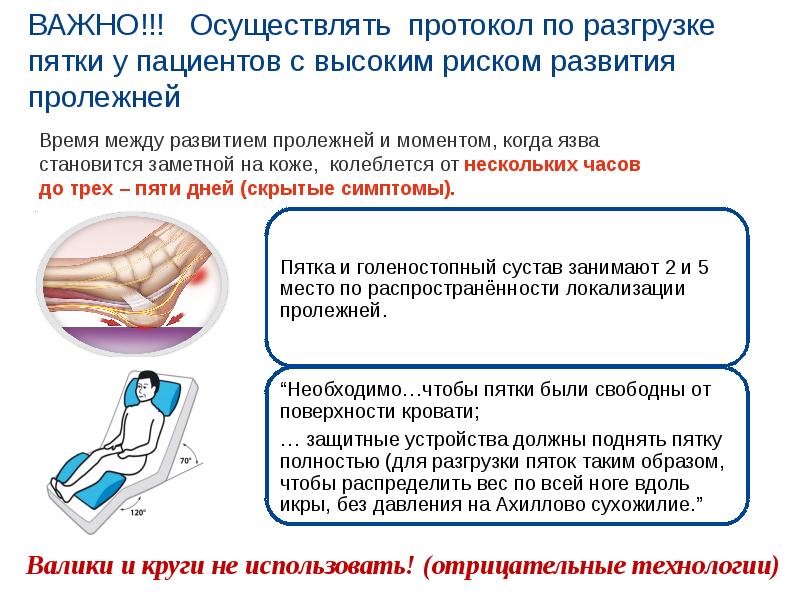 Ранее алгоритм не мог учесть почти 50 000 хронических заболеваний, с которыми сталкиваются чернокожие пациенты.После перенастройки алгоритма это число упало до менее 8000. Снижение предвзятости подчеркнуло то, во что верят многие в области технологий здравоохранения: алгоритмы могут быть настолько хороши, насколько хороши данные, лежащие в их основе.
Ранее алгоритм не мог учесть почти 50 000 хронических заболеваний, с которыми сталкиваются чернокожие пациенты.После перенастройки алгоритма это число упало до менее 8000. Снижение предвзятости подчеркнуло то, во что верят многие в области технологий здравоохранения: алгоритмы могут быть настолько хороши, насколько хороши данные, лежащие в их основе.
 И он используется для программ координации помощи — эти алгоритмы предназначены для того, чтобы пометить людей на случай, что в следующем году им понадобится дополнительная помощь. Системы здравоохранения принимают эти алгоритмы и используют их для ранжирования людей и определения тех людей, которым может потребоваться дополнительная помощь.
И он используется для программ координации помощи — эти алгоритмы предназначены для того, чтобы пометить людей на случай, что в следующем году им понадобится дополнительная помощь. Системы здравоохранения принимают эти алгоритмы и используют их для ранжирования людей и определения тех людей, которым может потребоваться дополнительная помощь.
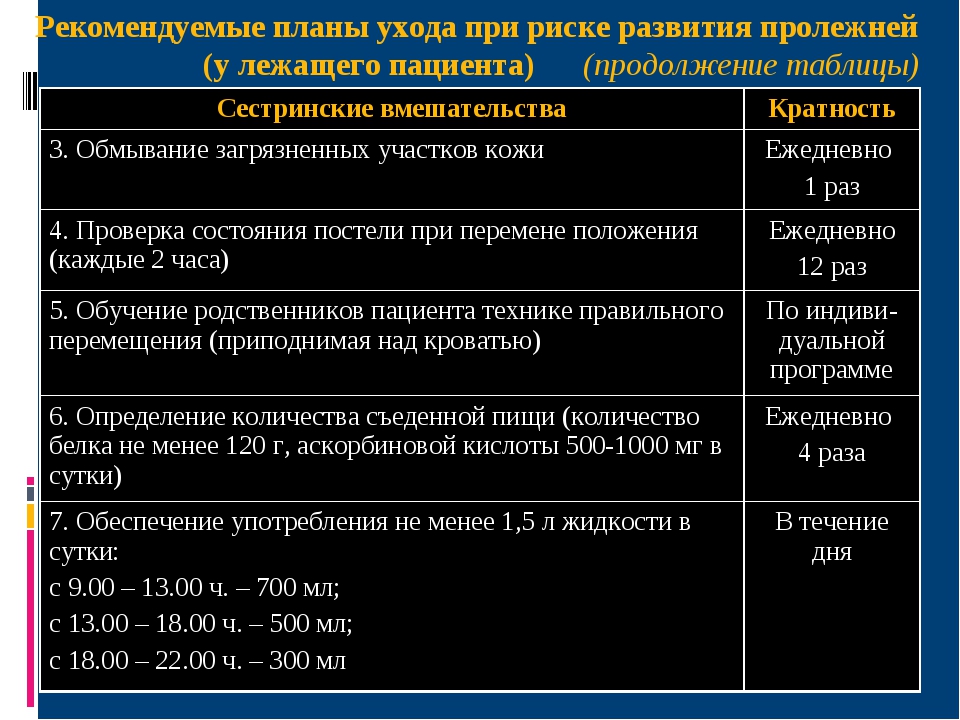
 Для меня это более важный урок для алгоритмов в целом: концепции, которые мы, люди, склонны воспринимать как синонимы — например, забота в долларах и помощь в биологических терминах — алгоритмы воспринимают их буквально.
Для меня это более важный урок для алгоритмов в целом: концепции, которые мы, люди, склонны воспринимать как синонимы — например, забота в долларах и помощь в биологических терминах — алгоритмы воспринимают их буквально. Поскольку это новая технология, этап ее обучения заключается не в изучении алгоритмов, а в том, что мы узнаем о более крупных структурных последствиях.
Поскольку это новая технология, этап ее обучения заключается не в изучении алгоритмов, а в том, что мы узнаем о более крупных структурных последствиях. Больницы и страховые компании используют алгоритм и другие подобные алгоритмы для оказания помощи примерно 200 миллионам человек в США каждый год.
Больницы и страховые компании используют алгоритм и другие подобные алгоритмы для оказания помощи примерно 200 миллионам человек в США каждый год.
 Взятые вместе, данные показали, что уход за чернокожими людьми стоит в среднем на 1800 долларов США меньше в год, чем уход за белым человеком с таким же количеством хронических проблем со здоровьем.
Взятые вместе, данные показали, что уход за чернокожими людьми стоит в среднем на 1800 долларов США меньше в год, чем уход за белым человеком с таким же количеством хронических проблем со здоровьем. Обермейер работает с фирмой без зарплаты, чтобы улучшить алгоритм.
Обермейер работает с фирмой без зарплаты, чтобы улучшить алгоритм.
 По его словам, сейчас этот вид аудита более распространен, поскольку сообщения о предвзятых алгоритмах стали более распространенными.
По его словам, сейчас этот вид аудита более распространен, поскольку сообщения о предвзятых алгоритмах стали более распространенными. Будь то лечение, предназначенное только для ваших высыпаний, или сыворотка с наддувом, которая, вероятно, набрала больше очков на SAT, чем вы, варианты индивидуального флакона увлажняющего крема никогда не были более доступными.Методы точной настройки формул варьируются от интуитивно понятных мобильных приложений, увлекательных онлайн-викторин и индивидуальных консультаций IRL, но на стене написано: индивидуальный уход за кожей только начинается.
Будь то лечение, предназначенное только для ваших высыпаний, или сыворотка с наддувом, которая, вероятно, набрала больше очков на SAT, чем вы, варианты индивидуального флакона увлажняющего крема никогда не были более доступными.Методы точной настройки формул варьируются от интуитивно понятных мобильных приложений, увлекательных онлайн-викторин и индивидуальных консультаций IRL, но на стене написано: индивидуальный уход за кожей только начинается. «Индивидуальный уход за кожей — увлекательная тенденция, но я не уверен, что обещание концепции — идеальный продукт, точно соответствующий потребностям кожи человека — действительно выполняется», — добавляет Кеннет Хоу, дерматолог из Wexler. Дерматология в Нью-Йорке.«Привлекательность этих брендов в том, что они предоставляют рекомендации для пациентов, у которых в остальном [почти] ничего нет».
«Индивидуальный уход за кожей — увлекательная тенденция, но я не уверен, что обещание концепции — идеальный продукт, точно соответствующий потребностям кожи человека — действительно выполняется», — добавляет Кеннет Хоу, дерматолог из Wexler. Дерматология в Нью-Йорке.«Привлекательность этих брендов в том, что они предоставляют рекомендации для пациентов, у которых в остальном [почти] ничего нет».
 Обследования взрослых онкологических больных на поздних стадиях заболевания — часто проводимые в хосписах или паллиативной помощи — показывают, что распространенность боли колеблется от 50% до 90%. 1 Считается, что 40-50% больных раком сообщают, что боль была сильной, а 25-30% — очень сильной. 2
Обследования взрослых онкологических больных на поздних стадиях заболевания — часто проводимые в хосписах или паллиативной помощи — показывают, что распространенность боли колеблется от 50% до 90%. 1 Считается, что 40-50% больных раком сообщают, что боль была сильной, а 25-30% — очень сильной. 2  5-7 Степень боли, которую испытывают люди с деменцией, неясна из-за сложности оценки их боли на поздних стадиях болезни. Однако в конце жизни известными источниками боли являются снижение функциональности, потеря веса, развитие разрушения кожи и контрактуры.
5-7 Степень боли, которую испытывают люди с деменцией, неясна из-за сложности оценки их боли на поздних стадиях болезни. Однако в конце жизни известными источниками боли являются снижение функциональности, потеря веса, развитие разрушения кожи и контрактуры. 10
10  14 Хотя суррогаты могут быть менее точными при оценке степени боли, они могут помочь с оценкой боли, когда пациенты не могут предоставить собственные отчеты.
14 Хотя суррогаты могут быть менее точными при оценке степени боли, они могут помочь с оценкой боли, когда пациенты не могут предоставить собственные отчеты. Хотя он показан только в течение максимум 5 дней при неотложном применении, на совещаниях по окончании срока службы обсуждались более длительные периоды применения «не по назначению».
Хотя он показан только в течение максимум 5 дней при неотложном применении, на совещаниях по окончании срока службы обсуждались более длительные периоды применения «не по назначению». К счастью, опиоидная терапия обеспечивает адекватное обезболивание более чем у трех четвертей больных раком. 2 Опиоиды, в особенности за исключением меперидина, которые обычно используются в учреждениях по окончании жизненного цикла, включают:
К счастью, опиоидная терапия обеспечивает адекватное обезболивание более чем у трех четвертей больных раком. 2 Опиоиды, в особенности за исключением меперидина, которые обычно используются в учреждениях по окончании жизненного цикла, включают: Накопление M-3-G может привести к раздражению ЦНС, миоклонусу и делирию. 15-17 Следует избегать использования морфина пациентам с известной почечной недостаточностью или недостаточностью.
Накопление M-3-G может привести к раздражению ЦНС, миоклонусу и делирию. 15-17 Следует избегать использования морфина пациентам с известной почечной недостаточностью или недостаточностью. Гидроморфон в концентрации 10 мг на мл является идеальным средством для подкожного введения.В домашних условиях или в доме престарелых можно использовать гидроморфон в форме таблеток, жидкостей или суппозиториев. В настоящее время в США нет перорального гидроморфона длительного действия, хотя над ним работают как минимум две компании.
Гидроморфон в концентрации 10 мг на мл является идеальным средством для подкожного введения.В домашних условиях или в доме престарелых можно использовать гидроморфон в форме таблеток, жидкостей или суппозиториев. В настоящее время в США нет перорального гидроморфона длительного действия, хотя над ним работают как минимум две компании. Эффективная стратегия преобразования других опиоидов в метадон состоит в том, чтобы сначала определить общую суточную эквианальгетическую дозу морфина. Если она меньше 1000 мг в день, начните прием метадона с 10% от этой дозы каждые восемь часов.Если эквианальгетическая суточная доза превышает 1000 мг, начните прием метадона с 5% расчетной суточной дозы каждые восемь часов. Обычно не рекомендуется использовать метадон в качестве лекарства прорыва — вместо этого следует прописать второй опиоид немедленного высвобождения.
Эффективная стратегия преобразования других опиоидов в метадон состоит в том, чтобы сначала определить общую суточную эквианальгетическую дозу морфина. Если она меньше 1000 мг в день, начните прием метадона с 10% от этой дозы каждые восемь часов.Если эквианальгетическая суточная доза превышает 1000 мг, начните прием метадона с 5% расчетной суточной дозы каждые восемь часов. Обычно не рекомендуется использовать метадон в качестве лекарства прорыва — вместо этого следует прописать второй опиоид немедленного высвобождения. Переход на трансдермальные или внутривенные / подкожные опиоиды может потребоваться для контроля боли в конце жизни.
Переход на трансдермальные или внутривенные / подкожные опиоиды может потребоваться для контроля боли в конце жизни. 22 Самым четким показанием для нейроаксиального введения является лечение невыносимой сонливости или спутанности сознания у пациентов, не испытывающих адекватной анальгезии во время системного опиоидного лечения болевого синдрома, расположенного ниже уровня середины грудной клетки.
22 Самым четким показанием для нейроаксиального введения является лечение невыносимой сонливости или спутанности сознания у пациентов, не испытывающих адекватной анальгезии во время системного опиоидного лечения болевого синдрома, расположенного ниже уровня середины грудной клетки. 23 Когда необходимо чередовать опиоиды или использовать разные пути введения, рассчитывается сумма опиоидов, введенных за предыдущий 24-часовой период, в единицах эквивалентов перорального морфина. Исходя из этого расчета, новый агент может быть дозирован до 50-80% от эквивалентной дозы нового агента в виде непрерывного или прерывистого дозирования. 24
23 Когда необходимо чередовать опиоиды или использовать разные пути введения, рассчитывается сумма опиоидов, введенных за предыдущий 24-часовой период, в единицах эквивалентов перорального морфина. Исходя из этого расчета, новый агент может быть дозирован до 50-80% от эквивалентной дозы нового агента в виде непрерывного или прерывистого дозирования. 24  Анальгезия, контролируемая пациентом (PCA), оптимальна, когда пациенты могут участвовать, поскольку она может обеспечить фоновую непрерывную инфузию для тех, кто нуждается в постоянных опиоидах, и / или может обеспечить контролируемые болюсные дозы с короткими периодами блокировки для внезапной или случайной боли.
Анальгезия, контролируемая пациентом (PCA), оптимальна, когда пациенты могут участвовать, поскольку она может обеспечить фоновую непрерывную инфузию для тех, кто нуждается в постоянных опиоидах, и / или может обеспечить контролируемые болюсные дозы с короткими периодами блокировки для внезапной или случайной боли. Хотя существует долгосрочный риск побочных эффектов, связанных с использованием стероидов, обычно это не проблема в конце жизни.
Хотя существует долгосрочный риск побочных эффектов, связанных с использованием стероидов, обычно это не проблема в конце жизни. 27
27 
 Для избранной группы людей использование паллиативной седации может быть единственным средством облегчения страданий в конце жизни. Седация в конце жизни может вызывать споры, особенно если этические основы не поняты должным образом.Его не следует путать с эвтаназией, и с этической точки зрения он основан на праве пациента не страдать. Недавний обзор литературы включает рекомендации по стандартам в этой области, где существует множество подходов с минимальными исследованиями. 33 Специалисты по паллиативной помощи активно обсуждают роль и практические стратегии седации при неминуемой смерти. Рекомендуется проконсультироваться со специалистами по паллиативной терапии, обладающими знаниями в этой области, если паллиативная седация должна стать частью практики учреждения.
Для избранной группы людей использование паллиативной седации может быть единственным средством облегчения страданий в конце жизни. Седация в конце жизни может вызывать споры, особенно если этические основы не поняты должным образом.Его не следует путать с эвтаназией, и с этической точки зрения он основан на праве пациента не страдать. Недавний обзор литературы включает рекомендации по стандартам в этой области, где существует множество подходов с минимальными исследованиями. 33 Специалисты по паллиативной помощи активно обсуждают роль и практические стратегии седации при неминуемой смерти. Рекомендуется проконсультироваться со специалистами по паллиативной терапии, обладающими знаниями в этой области, если паллиативная седация должна стать частью практики учреждения. В этом суть хорошего врача.
В этом суть хорошего врача. «Моя лаборатория хочет использовать эти данные и посмотреть, сможем ли мы определить, кто заболевает, как можно раньше — возможно, еще до того, как они узнают о своей болезни».
«Моя лаборатория хочет использовать эти данные и посмотреть, сможем ли мы определить, кто заболевает, как можно раньше — возможно, еще до того, как они узнают о своей болезни». Когда люди заболевают простудой или гриппом, обычно перед проявлением симптомов бывает период, когда они задаются вопросом, действительно ли они заболели. Даже в это время, без тяжелых симптомов, больной может распространять вирус. «Вы можете задаться вопросом:« Это аллергия на насморк или я заболею? »Эти алгоритмы могут помочь людям определить, следует ли им оставаться дома, если их организм борется с инфекцией», — сказал Снайдер.
Когда люди заболевают простудой или гриппом, обычно перед проявлением симптомов бывает период, когда они задаются вопросом, действительно ли они заболели. Даже в это время, без тяжелых симптомов, больной может распространять вирус. «Вы можете задаться вопросом:« Это аллергия на насморк или я заболею? »Эти алгоритмы могут помочь людям определить, следует ли им оставаться дома, если их организм борется с инфекцией», — сказал Снайдер.
 Это не так. В любом возрасте у девочки выделения должны быть. Вы приносите дочку из родильного дома и видите, что в складках между большими и малыми половыми губами обильные светлые налеты. Это первородная смазка, смегма, которая обязательно должна подлежать удалению. Ее нельзя ни в коем случае оставлять. Хотя очень часто слышу от мам на приеме, педиатры говорят: не трогать, не удалять, не мыть. Так вот, трогать удалять и мыть. Она представлена жирами. И в процессе окисления за несколько дней могут развиваться микробы, бактерии и в дальнейшем пойдут воспалительные процессы. Очень сложно удалить первородную смазку за один раз. Но за несколько дней она уйдет.
Это не так. В любом возрасте у девочки выделения должны быть. Вы приносите дочку из родильного дома и видите, что в складках между большими и малыми половыми губами обильные светлые налеты. Это первородная смазка, смегма, которая обязательно должна подлежать удалению. Ее нельзя ни в коем случае оставлять. Хотя очень часто слышу от мам на приеме, педиатры говорят: не трогать, не удалять, не мыть. Так вот, трогать удалять и мыть. Она представлена жирами. И в процессе окисления за несколько дней могут развиваться микробы, бактерии и в дальнейшем пойдут воспалительные процессы. Очень сложно удалить первородную смазку за один раз. Но за несколько дней она уйдет.

 Это удобно, комфортно: ребенок спит, маме не нужно каждый час ночью вставать и менять пеленки, часто стирать. У мамы больше свободного времени. Но подгузник должен использоваться правильно, с умом. Подгузник мы надеваем когда нам сложно переодеть ребенка: это прогулки, походы в поликлинику, в гости, чтобы можно было комфортно доехать и комфортно вернуться.
Это удобно, комфортно: ребенок спит, маме не нужно каждый час ночью вставать и менять пеленки, часто стирать. У мамы больше свободного времени. Но подгузник должен использоваться правильно, с умом. Подгузник мы надеваем когда нам сложно переодеть ребенка: это прогулки, походы в поликлинику, в гости, чтобы можно было комфортно доехать и комфортно вернуться.
 Например, мама видит, что прошло полдня, а подгузник сухой и девочка беспокойна, она плачет, не спит, кряхтит. Это повод обратиться к гинекологу.
Например, мама видит, что прошло полдня, а подгузник сухой и девочка беспокойна, она плачет, не спит, кряхтит. Это повод обратиться к гинекологу. Мы знаем, что кандидоз, или грибковая инфекция, – это частый спутник беременных. Поэтому мы, гинекологи, стараемся санировать родовые пути мамы и в течение беременности, и перед родами, чтобы процесс изгнания плода был через чистые родовые пути. Но если все-таки инфицирование произошло и появилась, так называемая, молочница, мамы могут увидеть на половых органах девочки густые светлые налеты, слизистая малых половых губ может быть отечная, рыхлая, может быть с микротрещинками, что они даже подкравливают. Это повод экстренно обратиться к гинекологу.
Мы знаем, что кандидоз, или грибковая инфекция, – это частый спутник беременных. Поэтому мы, гинекологи, стараемся санировать родовые пути мамы и в течение беременности, и перед родами, чтобы процесс изгнания плода был через чистые родовые пути. Но если все-таки инфицирование произошло и появилась, так называемая, молочница, мамы могут увидеть на половых органах девочки густые светлые налеты, слизистая малых половых губ может быть отечная, рыхлая, может быть с микротрещинками, что они даже подкравливают. Это повод экстренно обратиться к гинекологу. Если мама заметила какие-то анатомические изменения, это повод обратиться.
Если мама заметила какие-то анатомические изменения, это повод обратиться.
 Рассказываем правила проведения: как нужно сделать, после чего нужно сделать, что следить, что может быть, что должно быть. Если же в течение 3-х недель мама не видит никакого эффекта, то уже разъединяем синехии мы-врачи. И после разъединения также назначается либо гормональная мазь, либо какая-то нейтральная мазь на жировой основе, чтобы не произошел рецидив. Но рецидивы часто возможны, поэтому маме нужно следить.
Рассказываем правила проведения: как нужно сделать, после чего нужно сделать, что следить, что может быть, что должно быть. Если же в течение 3-х недель мама не видит никакого эффекта, то уже разъединяем синехии мы-врачи. И после разъединения также назначается либо гормональная мазь, либо какая-то нейтральная мазь на жировой основе, чтобы не произошел рецидив. Но рецидивы часто возможны, поэтому маме нужно следить.
 Это залог будущего репродуктивного здоровья. Поэтому любите своих дочек. Берегите своих дочек!
Это залог будущего репродуктивного здоровья. Поэтому любите своих дочек. Берегите своих дочек! После мочеиспускания можно ограничиться специальными влажными салфетками, без агрессивных добавок и спирта.
После мочеиспускания можно ограничиться специальными влажными салфетками, без агрессивных добавок и спирта.
 То же касается и раннего высаживания, постановки на ножки девочек, которое якобы может спровоцировать загиб матки. Половые органы еще слишком малы, потому стояние на ножках, сидение никак на них не повлияет.
То же касается и раннего высаживания, постановки на ножки девочек, которое якобы может спровоцировать загиб матки. Половые органы еще слишком малы, потому стояние на ножках, сидение никак на них не повлияет. Желательно купить несколько тонких, муслиновых, хлопковых, и байковых пеленок, которые вы сможете использовать для пеленания, чтобы постелить в кроватку или коляску.
Желательно купить несколько тонких, муслиновых, хлопковых, и байковых пеленок, которые вы сможете использовать для пеленания, чтобы постелить в кроватку или коляску. При выделениях, покраснении, затруднении мочеиспускания, детский гинеколог назначает мази на гормональной основе.
При выделениях, покраснении, затруднении мочеиспускания, детский гинеколог назначает мази на гормональной основе.
 Такие признаки очень редки у девочек до 5 лет. И их наличие свидетельствует о сбоях в гормональной системе.
Такие признаки очень редки у девочек до 5 лет. И их наличие свидетельствует о сбоях в гормональной системе.
 Опишите процедуру словами и дайте понять, что это совершенно обычное действие.
Опишите процедуру словами и дайте понять, что это совершенно обычное действие.
 Если возникли признаки воспаления, делайте ванночки из ромашки, а при более сильном покраснении обработайте антисептическим средством. Еще важный и исключительно «женский» нюанс гигиены: сразу после рождения неонатолог должен посмотреть половую щель малышки. Маме надо постоянно наблюдать до 5–6 лет за тем, чтобы она не заросла (раз в 3–4 дня).
Если возникли признаки воспаления, делайте ванночки из ромашки, а при более сильном покраснении обработайте антисептическим средством. Еще важный и исключительно «женский» нюанс гигиены: сразу после рождения неонатолог должен посмотреть половую щель малышки. Маме надо постоянно наблюдать до 5–6 лет за тем, чтобы она не заросла (раз в 3–4 дня).
 Возьмите малышку спиной к себе и положите головой и спинкой на часть правой руки от локтя до плеча (если вы правша), или на левую руку (если левша). Этой же рукой захватите правую ножку малышки у щиколотки. Левая ножка ребенка остается висеть, а вы левой рукой подмываете кроху. По окончании процедуры смажьте паховые складки специальным детским маслом. Не проявляйте излишнего усердия при мытье крохи. Нежные складочки половых губ следует протирать влажным ватным диском, слегка приоткрыв их аккуратным движением руки. Несколько легких надавливающих движений не только удалят ненужную слизь из гениталий, но и воспрепятствуют сращению половых губ. У крохи должны быть отдельное полотенце и мочалка.
Возьмите малышку спиной к себе и положите головой и спинкой на часть правой руки от локтя до плеча (если вы правша), или на левую руку (если левша). Этой же рукой захватите правую ножку малышки у щиколотки. Левая ножка ребенка остается висеть, а вы левой рукой подмываете кроху. По окончании процедуры смажьте паховые складки специальным детским маслом. Не проявляйте излишнего усердия при мытье крохи. Нежные складочки половых губ следует протирать влажным ватным диском, слегка приоткрыв их аккуратным движением руки. Несколько легких надавливающих движений не только удалят ненужную слизь из гениталий, но и воспрепятствуют сращению половых губ. У крохи должны быть отдельное полотенце и мочалка. Такие ткани превосходно пропускают воздух, позволяя коже дышать. Трусики не должны ограничивать движение и стягивать половые органы.
Такие ткани превосходно пропускают воздух, позволяя коже дышать. Трусики не должны ограничивать движение и стягивать половые органы. Врачи называют такое явление синехиями.
Врачи называют такое явление синехиями. На пляже оденьте девочку в купальник или трусики, а по возвращении домой не забудьте подмыть.
На пляже оденьте девочку в купальник или трусики, а по возвращении домой не забудьте подмыть. Ведь это гарантия ее здоровья и того, что вы когда-нибудь насладитесь общением со своими внуками.
Ведь это гарантия ее здоровья и того, что вы когда-нибудь насладитесь общением со своими внуками. И этот процесс должен стать ежедневным ритуалом.
И этот процесс должен стать ежедневным ритуалом. На ватный диск нанесите тонкий слой детского масла, протирайте все складки на коже: за ушами, на шее, подмышками, в локтевых суставах, под коленями, междуягодичные складки, область между пальцами рук и ног.
На ватный диск нанесите тонкий слой детского масла, протирайте все складки на коже: за ушами, на шее, подмышками, в локтевых суставах, под коленями, междуягодичные складки, область между пальцами рук и ног.
 kz
kz Если ребенок потерял в весе больше этой нормы, это повод обратиться к врачу. Часто причиной снижения веса выше нормы является потеря жидкости, поэтому малыша нужно как можно чаще прикладывать к груди. О допаивании водой речь не идет.
Если ребенок потерял в весе больше этой нормы, это повод обратиться к врачу. Часто причиной снижения веса выше нормы является потеря жидкости, поэтому малыша нужно как можно чаще прикладывать к груди. О допаивании водой речь не идет. Это нужно для более тесного контакта с матерью, для налаживания режима лактации.
Это нужно для более тесного контакта с матерью, для налаживания режима лактации. Это нужно для визита врача-педиатра на дом.
Это нужно для визита врача-педиатра на дом.
 Поливайте ребенка, разговаривайте с ним ласково, тогда он расслабится и успокоится. С мылом и шампунем, а также в марганцовке, малыша купают 1-2 раза в неделю. Не спешите вынимать ребенка из ванночки, дайте ему подрыгать ножками, это благотворно влияет на нервную систему. После ванны ополосните малыша чистой водой на 1-2С ниже воды, в которой он купался. Вынимайте малыша в пеленку, покрывая голову, не трите кожу, а промакивайте. После купания можете срезать малышу ногти специальными закругленными ножницами.
Поливайте ребенка, разговаривайте с ним ласково, тогда он расслабится и успокоится. С мылом и шампунем, а также в марганцовке, малыша купают 1-2 раза в неделю. Не спешите вынимать ребенка из ванночки, дайте ему подрыгать ножками, это благотворно влияет на нервную систему. После ванны ополосните малыша чистой водой на 1-2С ниже воды, в которой он купался. Вынимайте малыша в пеленку, покрывая голову, не трите кожу, а промакивайте. После купания можете срезать малышу ногти специальными закругленными ножницами. После каждого кормления меняйте бока по очереди. Выбор совместного сна или сон в отдельной кровати или комнате зависит только от желания родителей.
После каждого кормления меняйте бока по очереди. Выбор совместного сна или сон в отдельной кровати или комнате зависит только от желания родителей.
 Сами не ухаживают за девочкой и не учат ее правилам личной гигиены — это приводит к таким заболеваниям, как вульвовагиниты, синехии, вульвиты.
Сами не ухаживают за девочкой и не учат ее правилам личной гигиены — это приводит к таким заболеваниям, как вульвовагиниты, синехии, вульвиты.
 Но избыточное припудривание при плохо просушенной коже приводит к образованию крошек, травмирующих эпидермис с последующим развитием воспалительной реакции.
Но избыточное припудривание при плохо просушенной коже приводит к образованию крошек, травмирующих эпидермис с последующим развитием воспалительной реакции.

 В лучше использовать небольшой отрез марли, который после процедур можно будет стирать, кипятить и гладить. Выделите отдельную пеленочку для купания. Следует запастись и можно купить, но можно использовать любое растительное, предварительно прокипятив его и добавив пару капелек витамина А.
В лучше использовать небольшой отрез марли, который после процедур можно будет стирать, кипятить и гладить. Выделите отдельную пеленочку для купания. Следует запастись и можно купить, но можно использовать любое растительное, предварительно прокипятив его и добавив пару капелек витамина А. Новорожденная малышка не контактирует с окружающей средой и сильного загрязнения кожа не получает, потому простого омовения водичкой вполне достаточно. В воду по желанию можно добавлять натуральные отвары трав, но предварительно убедитесь, что они не будут сушить кожу.
Новорожденная малышка не контактирует с окружающей средой и сильного загрязнения кожа не получает, потому простого омовения водичкой вполне достаточно. В воду по желанию можно добавлять натуральные отвары трав, но предварительно убедитесь, что они не будут сушить кожу. После нужно промокнуть влагу салфеткой. Тереть полотенцем нежную кожу не стоит, такие манипуляции быстро приведут к раздражению. В случае появления раздражения на них наносят стерильное масло или припудривают.
После нужно промокнуть влагу салфеткой. Тереть полотенцем нежную кожу не стоит, такие манипуляции быстро приведут к раздражению. В случае появления раздражения на них наносят стерильное масло или припудривают. Это может стать причиной воспалительного процесса. Девочек нужно подмывать, укладывая на спинку, и стараться избегать в первое время подмывания в тазиках или ванночке.
Это может стать причиной воспалительного процесса. Девочек нужно подмывать, укладывая на спинку, и стараться избегать в первое время подмывания в тазиках или ванночке.
 В такие моменты следует подмывать девочку слабым раствором марганцовки либо обычной кипяченой водой.
В такие моменты следует подмывать девочку слабым раствором марганцовки либо обычной кипяченой водой. В частности, это может говорить о таких заболеваниях как:
В частности, это может говорить о таких заболеваниях как: Мы осветили основные правила того, как в первые полгода жизни должна осуществляться гигиена новорожденной девочки. Комаровский О. К., кандидат медицинских наук и детский врач, дает множество рекомендаций по уходу за телом девочек от момента рождения и до вступления в зрелую жизнь. Вы можете последовать его ценным советам в дальнейшем воспитании своей малышки.
Мы осветили основные правила того, как в первые полгода жизни должна осуществляться гигиена новорожденной девочки. Комаровский О. К., кандидат медицинских наук и детский врач, дает множество рекомендаций по уходу за телом девочек от момента рождения и до вступления в зрелую жизнь. Вы можете последовать его ценным советам в дальнейшем воспитании своей малышки.

 После этого другим смоченным ватным тампоном протрите наружные складочки кожи между ножек девочки – от живота вниз.
После этого другим смоченным ватным тампоном протрите наружные складочки кожи между ножек девочки – от живота вниз. В самом конце протрите чистым влажным тампоном анальное отверстие девочки снаружи.
В самом конце протрите чистым влажным тампоном анальное отверстие девочки снаружи. Но, в общем, интимная гигиена новорожденных
Но, в общем, интимная гигиена новорожденных Для этого немного (не травмируя кожу малыша) отодвиньте крайнюю плоть и протрите ватным тампоном, смоченным в кипяченой воде или отваре ромашки, головку полового члена мальчика. Когда новорожденный чуть-чуть подрастет – эту процедуру можно будет делать с помощью обычной проточной воды. У новорожденных мальчиков крайняя плоть обычно сужена – но не до такой степени, чтобы ее вообще нельзя было приподнять. В противном случае этот вопрос решает врач.
Для этого немного (не травмируя кожу малыша) отодвиньте крайнюю плоть и протрите ватным тампоном, смоченным в кипяченой воде или отваре ромашки, головку полового члена мальчика. Когда новорожденный чуть-чуть подрастет – эту процедуру можно будет делать с помощью обычной проточной воды. У новорожденных мальчиков крайняя плоть обычно сужена – но не до такой степени, чтобы ее вообще нельзя было приподнять. В противном случае этот вопрос решает врач. Ведь девочка — это будущая женщина, а значит — и будущая мать. И к ее здоровью вам необходимо подходить очень серьезно.
Ведь девочка — это будущая женщина, а значит — и будущая мать. И к ее здоровью вам необходимо подходить очень серьезно. Температура воды должна быть около 37°С, она измеряется водным термометром. При его отсутствии, опустите локоть в воду: если вы ее не чувствуете, значит, это нужная температура.
Температура воды должна быть около 37°С, она измеряется водным термометром. При его отсутствии, опустите локоть в воду: если вы ее не чувствуете, значит, это нужная температура. Смажьте детским кремом кожу малыша, волосики расчешите специальной мягкой щеточкой.
Смажьте детским кремом кожу малыша, волосики расчешите специальной мягкой щеточкой. Положив ребенка животиком на одну руку, мама другой рукой моет ребенка под теплой водой, совершая движения спереди назад, чтобы не занести болезнетворных микробов из прямой кишки в половые органы.
Положив ребенка животиком на одну руку, мама другой рукой моет ребенка под теплой водой, совершая движения спереди назад, чтобы не занести болезнетворных микробов из прямой кишки в половые органы.

 В противном случае существует риск попадания кишечной палочки в половые пути ребенка.
В противном случае существует риск попадания кишечной палочки в половые пути ребенка. Не забывайте перед подмыванием дочки тщательно вымыть руки — с мылом!
Не забывайте перед подмыванием дочки тщательно вымыть руки — с мылом! В норме выделения не доставляют никакого неудобства малышке — нет ни покраснений, ни зуда. В противном случае, скорее всего, имеют место воспалительные процессы. Либо просто напросто гигиена девочки оставляет желать лучшего. Увы, такое имеет место очень часто.
В норме выделения не доставляют никакого неудобства малышке — нет ни покраснений, ни зуда. В противном случае, скорее всего, имеют место воспалительные процессы. Либо просто напросто гигиена девочки оставляет желать лучшего. Увы, такое имеет место очень часто. Так, у новорожденных выделения из половых путей представляют собой особый транссудат со слизью, в составе которого обнаружены клетки эпителия и другие микроорганизмы. Количество выделений настолько мало, что не беспокоит малышку.
Так, у новорожденных выделения из половых путей представляют собой особый транссудат со слизью, в составе которого обнаружены клетки эпителия и другие микроорганизмы. Количество выделений настолько мало, что не беспокоит малышку. Белье рекомендуется приобретать исключительно из натуральных волокон, поскольку синтетика не впитывает выделения, блокирует терморегуляцию и т.д.
Белье рекомендуется приобретать исключительно из натуральных волокон, поскольку синтетика не впитывает выделения, блокирует терморегуляцию и т.д. Ведь дочери предстоит также стать женщиной, которая родит своих детей. Поэтому именно сейчас закладываются основы для будущей гигиенической грамотности ребенка.
Ведь дочери предстоит также стать женщиной, которая родит своих детей. Поэтому именно сейчас закладываются основы для будущей гигиенической грамотности ребенка. При интимной гигиене новорожденных девочек смегму нужно удалять ватным диском, смоченным в детском масле.
При интимной гигиене новорожденных девочек смегму нужно удалять ватным диском, смоченным в детском масле. Хотя бы первый месяц тщательно проглаживайте белье с обеих сторон.
Хотя бы первый месяц тщательно проглаживайте белье с обеих сторон. Но в крайнем случае можно обратиться и к педиатру.
Но в крайнем случае можно обратиться и к педиатру.
 Не нужно открывать крайнюю плоть малыша, достаточно обмыть пенис проточной водой без мыла. Многие мамочки не знают, как часто подмывать новорожденного: это лучше делать при любой удобной возможности. Следите за сухостью всех областей после гигиенических процедур, не допускайте .
Не нужно открывать крайнюю плоть малыша, достаточно обмыть пенис проточной водой без мыла. Многие мамочки не знают, как часто подмывать новорожденного: это лучше делать при любой удобной возможности. Следите за сухостью всех областей после гигиенических процедур, не допускайте . Такая поза не требует дополнительной поддержки головки крохи.
Такая поза не требует дополнительной поддержки головки крохи. После каждой дефекации – мытье с моющим средством сначала ягодиц, а затем пениса и мошонки.
После каждой дефекации – мытье с моющим средством сначала ягодиц, а затем пениса и мошонки. Им же обрабатывают паховые складки, ягодичную складку, яички и область вокруг полового члена.
Им же обрабатывают паховые складки, ягодичную складку, яички и область вокруг полового члена.
 Лучше ограничиться твердым, так как жидкое часто нарушает кислотную флору половых органов;
Лучше ограничиться твердым, так как жидкое часто нарушает кислотную флору половых органов;
 Заранее позаботьтесь о чистоте и качестве воды, установив фильтры очистки.
Заранее позаботьтесь о чистоте и качестве воды, установив фильтры очистки.



 Это прекрасное время для связи, не отвлекаясь, поскольку ваш крошечный новый член семьи наслаждается ощущением теплой воды на коже. Тем не менее, этот общий родительский ритуал часто сопровождается вопросами, а иногда и беспокойством о том, когда и как сделать это хорошо.
Это прекрасное время для связи, не отвлекаясь, поскольку ваш крошечный новый член семьи наслаждается ощущением теплой воды на коже. Тем не менее, этот общий родительский ритуал часто сопровождается вопросами, а иногда и беспокойством о том, когда и как сделать это хорошо. .
. Его первые ванны должны быть как можно более мягкими и короткими. Он может немного возразить. (Если это произойдет, вернитесь к ванночке с губкой на неделю или две, затем попробуйте принять ванну еще раз). Младенцы обычно дают понять, когда они готовы.
Его первые ванны должны быть как можно более мягкими и короткими. Он может немного возразить. (Если это произойдет, вернитесь к ванночке с губкой на неделю или две, затем попробуйте принять ванну еще раз). Младенцы обычно дают понять, когда они готовы. Следуйте за ним в Twitter @navsaria, Facebook и посетите его сайт www.navsaria.com.
Следуйте за ним в Twitter @navsaria, Facebook и посетите его сайт www.navsaria.com. Во время беременности высокий уровень гормонов циркулирует в организме матери.Они проходят через плаценту и достигают ребенка. Это абсолютно нормально и никоим образом не вредно для ребенка.
Во время беременности высокий уровень гормонов циркулирует в организме матери.Они проходят через плаценту и достигают ребенка. Это абсолютно нормально и никоим образом не вредно для ребенка. .
. Это состояние часто проходит само по себе. Фактически, примерно в 80% случаев спайки проходят без вмешательства.
Это состояние часто проходит само по себе. Фактически, примерно в 80% случаев спайки проходят без вмешательства. Эти кристаллы довольно часто появляются в пеленках новорожденных.
Эти кристаллы довольно часто появляются в пеленках новорожденных. При этом, конечно же, следует тщательно очищать все фекалии от области гениталий.
При этом, конечно же, следует тщательно очищать все фекалии от области гениталий. Мыло может действительно раздражать область подгузника, нарушать естественный баланс влагалища или вызывать сыпь у ребенка. Позвоните своему педиатру, если выделения из влагалища сохраняются более двух недель или становятся желтыми или имеют неприятный запах, поскольку эти симптомы могут быть признаком инфекции.
Мыло может действительно раздражать область подгузника, нарушать естественный баланс влагалища или вызывать сыпь у ребенка. Позвоните своему педиатру, если выделения из влагалища сохраняются более двух недель или становятся желтыми или имеют неприятный запах, поскольку эти симптомы могут быть признаком инфекции. Продолжайте читать, чтобы узнать, как искупать новорожденного за 10 простых шагов.
Продолжайте читать, чтобы узнать, как искупать новорожденного за 10 простых шагов. Он также защищает их нежную кожу, когда они привыкают к сухому воздуху. Лучше всего позволить верниксу выпасть с тела вашего малыша естественным путем, что произойдет в первые или две недели жизни.
Он также защищает их нежную кожу, когда они привыкают к сухому воздуху. Лучше всего позволить верниксу выпасть с тела вашего малыша естественным путем, что произойдет в первые или две недели жизни.
 Вот список того, что вам нужно иметь под рукой:
Вот список того, что вам нужно иметь под рукой: Некоторым родителям нравится использовать столешницу в ванной или даже саму ванну.
Некоторым родителям нравится использовать столешницу в ванной или даже саму ванну.
 Просто налейте полную чашку воды и аккуратно налейте ее на мыльный участок тела ребенка. Будьте осторожны, чтобы мыльная вода не попала в глаза или нос любимому человеку!
Просто налейте полную чашку воды и аккуратно налейте ее на мыльный участок тела ребенка. Будьте осторожны, чтобы мыльная вода не попала в глаза или нос любимому человеку! В частности, обязательно промойте складки на шее, запястьях, коленях и локтях новорожденного. И не забывайте чистить за ушами вашего ребенка, а также между его пальцами рук и ног.
В частности, обязательно промойте складки на шее, запястьях, коленях и локтях новорожденного. И не забывайте чистить за ушами вашего ребенка, а также между его пальцами рук и ног./GettyImages-114310286-58eebd145f9b582c4d1e81da.jpg) И вуаля! У тебя на руках чистый очаровательный малыш.
И вуаля! У тебя на руках чистый очаровательный малыш.
 Держите ребенка завернутым в полотенце, купая его по частям.
Держите ребенка завернутым в полотенце, купая его по частям.
 Этот шаг может помочь предотвратить сухость кожи или даже экзему.
Этот шаг может помочь предотвратить сухость кожи или даже экзему. Когда ваш ребенок подрастет, вы можете добавить несколько плавающих детских игрушек или даже водонепроницаемых книжек, чтобы он чем-то занимался.
Когда ваш ребенок подрастет, вы можете добавить несколько плавающих детских игрушек или даже водонепроницаемых книжек, чтобы он чем-то занимался. Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения.
Всегда консультируйтесь с медицинскими работниками для полной диагностики и лечения. Особое внимание уделите за ушами, под подбородком и складками на шее.Помните: никогда ничего не засовывайте в ушной канал или нос. Осторожно промокните насухо.
Особое внимание уделите за ушами, под подбородком и складками на шее.Помните: никогда ничего не засовывайте в ушной канал или нос. Осторожно промокните насухо.
 Для мальчика также протирайте спереди назад. У необрезанных мальчиков осторожно промойте половой член и область гениталий, избегая оттягивания крайней плоти.
Для мальчика также протирайте спереди назад. У необрезанных мальчиков осторожно промойте половой член и область гениталий, избегая оттягивания крайней плоти. Держите малыша ближе и наслаждайтесь временем вместе.
Держите малыша ближе и наслаждайтесь временем вместе. Это сделано для того, чтобы вы не передавали липкость или инфекцию с одного глаза на другой.
Это сделано для того, чтобы вы не передавали липкость или инфекцию с одного глаза на другой. Убедитесь, что в комнате, в которой вы их купаете, тепло.
Убедитесь, что в комнате, в которой вы их купаете, тепло.

 Своими связями и возможностями Гавро воспользовался во благо всего украинского спорта. Лев Давидов Троцкий (Бронштейн) был помещён в название киевской арены. Народный комиссар военных и морских сил СССР был выведен из Политбюро только в 1927-м году. Красный цвет в названии стадиона фигурировал благодаря революционным настроениям того времени.
Своими связями и возможностями Гавро воспользовался во благо всего украинского спорта. Лев Давидов Троцкий (Бронштейн) был помещён в название киевской арены. Народный комиссар военных и морских сил СССР был выведен из Политбюро только в 1927-м году. Красный цвет в названии стадиона фигурировал благодаря революционным настроениям того времени. На трибуны вели широкие лестницы из красного гранита. Получили место системы оповещения и радиофикации.
На трибуны вели широкие лестницы из красного гранита. Получили место системы оповещения и радиофикации. Колонны стали главной узнаваемой чертой стадиона.
Колонны стали главной узнаваемой чертой стадиона. Во время Олимпиады в Киеве соревновались сборные команды Алжира, Ирака, Испании, Коста-Рики, ГДР, Финляндии и Сирии.
Во время Олимпиады в Киеве соревновались сборные команды Алжира, Ирака, Испании, Коста-Рики, ГДР, Финляндии и Сирии. Инфраструктура стадиона – с чётким соответствием современных требований УЕФА по мерам безопасности: увеличено количество подходов к стадиону и путей эвакуации, улучшена система видеонаблюдения с мониторами и видеокамерами. Именно из-за недостаточных мер безопасности на НСК «Олимпийский» УЕФА долгое время держал Украину в страхе лишения Киева матчей ЕВРО-2012.
Инфраструктура стадиона – с чётким соответствием современных требований УЕФА по мерам безопасности: увеличено количество подходов к стадиону и путей эвакуации, улучшена система видеонаблюдения с мониторами и видеокамерами. Именно из-за недостаточных мер безопасности на НСК «Олимпийский» УЕФА долгое время держал Украину в страхе лишения Киева матчей ЕВРО-2012.
 (2011)
(2011)
 Над трибунами был сооружен навес, полностью закрывающий все зрительские места, а на нижнем ярусе был увеличен угол наклона трибун, что позволило улучшить обзор для зрителей. Все спортивные сооружения летних и зимних видов спорта вокруг стадиона были демонтированы. Стоимость всех работ приблизительно оценивается в 440 миллионов евро.
Над трибунами был сооружен навес, полностью закрывающий все зрительские места, а на нижнем ярусе был увеличен угол наклона трибун, что позволило улучшить обзор для зрителей. Все спортивные сооружения летних и зимних видов спорта вокруг стадиона были демонтированы. Стоимость всех работ приблизительно оценивается в 440 миллионов евро. Впервые открывшись 12 августа 1923 года, он получил название Красный стадион им. Л.Троцкого.
Впервые открывшись 12 августа 1923 года, он получил название Красный стадион им. Л.Троцкого. Главной изюминкой эпохального события стало то, что попасть на исторический матч можно было по еще довоенным билетам. Табло как таковое отсутствовало, а изменение результата в процессе игры проигранной динамовцами знаменитой команде лейтенантов 0:4 поклонники команды могли видеть на табличках, вывешенных на мачтах с лестницами.
Главной изюминкой эпохального события стало то, что попасть на исторический матч можно было по еще довоенным билетам. Табло как таковое отсутствовало, а изменение результата в процессе игры проигранной динамовцами знаменитой команде лейтенантов 0:4 поклонники команды могли видеть на табличках, вывешенных на мачтах с лестницами.
 В памяти болельщиков навсегда остались именно эти тысячи газетных факелов, которые зажгли наши преданные фанаты. Благодарные поклонники клуба, ошеломленные потрясающим триумфом, на руках вынесли своих любимцев со стадиона.
В памяти болельщиков навсегда остались именно эти тысячи газетных факелов, которые зажгли наши преданные фанаты. Благодарные поклонники клуба, ошеломленные потрясающим триумфом, на руках вынесли своих любимцев со стадиона. 
 Попасть на стадион, особенно в международных матчах стоило больших трудов, ну а тем, кому посчастливилось занять одно из мест заполненного до отказа киевского стотысячника, теперь есть что рассказать своим детям и внукам. Чего стоят только голы-красавцы Олега Блохина в октябре 1975-го в ворота мюнхенской «Баварии» с Майером, Шварценбеком, Беккенбауэром и Руммениге в составе!
Попасть на стадион, особенно в международных матчах стоило больших трудов, ну а тем, кому посчастливилось занять одно из мест заполненного до отказа киевского стотысячника, теперь есть что рассказать своим детям и внукам. Чего стоят только голы-красавцы Олега Блохина в октябре 1975-го в ворота мюнхенской «Баварии» с Майером, Шварценбеком, Беккенбауэром и Руммениге в составе! В результате расширения путей эвакуации, реконструкции верхней кольцевой аллеи и предстадионных площадей после матча 100 тысяч зрителей освобождали стадион за 10—15 минут. Ну и, наконец, были возведены осветительные опоры по 83 метра, в каждой из которых находилось 560 светильников, а также установлена новая акустическая система венгерской компании «Электроимпекс».
В результате расширения путей эвакуации, реконструкции верхней кольцевой аллеи и предстадионных площадей после матча 100 тысяч зрителей освобождали стадион за 10—15 минут. Ну и, наконец, были возведены осветительные опоры по 83 метра, в каждой из которых находилось 560 светильников, а также установлена новая акустическая система венгерской компании «Электроимпекс».

 Так что здесь
Так что здесь И, безусловно, личным рекордом
И, безусловно, личным рекордом
 При взгляде на НСК Олимпийский могут возникнуть ассоциации с космическим кораблем, мирно приземлившемся в сердце Украины.
При взгляде на НСК Олимпийский могут возникнуть ассоциации с космическим кораблем, мирно приземлившемся в сердце Украины. Однако Олимпийский является не только спортивным объектом. Комплекс часто используется для проведения различных выставок и концертов. На арене уже выступили такие известные исполнители, как Мадонна и Джордж Майкл, а на открытии стадиона спела Шакира.Также на территории НСК проводят экскурсии, во время которых Вы сможете побывать на трибунах, в VIP ложах и даже в раздевалках футболистов. Для получения информации относительно мероприятий и приобретения билетов в режиме онлайн рекомендуем посетить официальный сайт комплекса.
Однако Олимпийский является не только спортивным объектом. Комплекс часто используется для проведения различных выставок и концертов. На арене уже выступили такие известные исполнители, как Мадонна и Джордж Майкл, а на открытии стадиона спела Шакира.Также на территории НСК проводят экскурсии, во время которых Вы сможете побывать на трибунах, в VIP ложах и даже в раздевалках футболистов. Для получения информации относительно мероприятий и приобретения билетов в режиме онлайн рекомендуем посетить официальный сайт комплекса. Если Вы хотите узнать больше о НСК Олимпийский, рекомендуем посетить страницу Википедия.
Если Вы хотите узнать больше о НСК Олимпийский, рекомендуем посетить страницу Википедия. Ивент-возможности дают возможности для проведения на площадке мероприятий от 10 000 до 70 000 гостей в Фан зоне, рассчитанной на 15 тысячи лиц. Возможен монтаж сцены любой сложности, установка VIP партера обеспечивает современное оборудование для монтажа и демонтажа. Есть возможность разделения на разные функциональные зоны и расположения сцены с необходимой стороны для максимального соответствия количества участников мероприятия. Дух спортивной арены и грандиозный архитектурный ансамбль создают незабываемую атмосферу праздника.
Ивент-возможности дают возможности для проведения на площадке мероприятий от 10 000 до 70 000 гостей в Фан зоне, рассчитанной на 15 тысячи лиц. Возможен монтаж сцены любой сложности, установка VIP партера обеспечивает современное оборудование для монтажа и демонтажа. Есть возможность разделения на разные функциональные зоны и расположения сцены с необходимой стороны для максимального соответствия количества участников мероприятия. Дух спортивной арены и грандиозный архитектурный ансамбль создают незабываемую атмосферу праздника.
 Открытие стадиона состоялось 22 июня 1946 года.
Открытие стадиона состоялось 22 июня 1946 года. Был разработан проект обновленного НСК «Олимпийский», подобный «Олимпиаштадиону» в Берлине. Особенность, предложенного немцами проекта, заключалась в прозрачной крыше, закрывающей трибуны от дождя из специального мембранного тентового покрытия, что дает дополнительное преимущество для травяного газона.
Был разработан проект обновленного НСК «Олимпийский», подобный «Олимпиаштадиону» в Берлине. Особенность, предложенного немцами проекта, заключалась в прозрачной крыше, закрывающей трибуны от дождя из специального мембранного тентового покрытия, что дает дополнительное преимущество для травяного газона. Матч завершился со счётом 3:3 и собрал аншлаг — 70 050 зрителей.
Матч завершился со счётом 3:3 и собрал аншлаг — 70 050 зрителей. С. Хрущева, изначально планировалось открыть 22 июня 1941 года. Он был построен в течение пяти предшествующих лет на месте предыдущего Красного стадиона Л.Троцкий.
С. Хрущева, изначально планировалось открыть 22 июня 1941 года. Он был построен в течение пяти предшествующих лет на месте предыдущего Красного стадиона Л.Троцкий. Два года спустя на стадионе был проведен ремонт и были установлены новые сиденья, в результате чего вместимость стадиона сократилась примерно до 83000 человек.
Два года спустя на стадионе был проведен ремонт и были установлены новые сиденья, в результате чего вместимость стадиона сократилась примерно до 83000 человек.



 И основные вехи истории мы хотим показать сегодня.
И основные вехи истории мы хотим показать сегодня. С 1925 года на Красном стадионе проходило большинство игр чемпионата города.
С 1925 года на Красном стадионе проходило большинство игр чемпионата города. Билеты на матч уже проданы.Но в день утра 22 июня 1941 года началась война. Немецкая армия перешла советскую границу, первые бомбы упали на Киев, и, конечно же, ни футбольного матча, ни открытия стадиона не произошло. Проданные билеты никто не брал. Они объявлены действительными до лучших времен.
Билеты на матч уже проданы.Но в день утра 22 июня 1941 года началась война. Немецкая армия перешла советскую границу, первые бомбы упали на Киев, и, конечно же, ни футбольного матча, ни открытия стадиона не произошло. Проданные билеты никто не брал. Они объявлены действительными до лучших времен. Для замены плиты во время матча на мачте поднимаются рабочие стадиона.
Для замены плиты во время матча на мачте поднимаются рабочие стадиона. Для этого на полях был улучшен дренаж поля, а почва полностью заменена и засажена травой. На восточной площадке была установлена чаша олимпийского огня. Также установлено четыре новых опоры освещения высотой 82 метра. На каждой опоре было 132 лампы по 3,5 кВт каждая. В период реконструкции в спорткомплексе были построены два футбольных поля, площадка для метания диска, пушечных ядер, копья и молота, новая уникальная доска для прыжков в воду, имеющая вантовую конструкцию.
Для этого на полях был улучшен дренаж поля, а почва полностью заменена и засажена травой. На восточной площадке была установлена чаша олимпийского огня. Также установлено четыре новых опоры освещения высотой 82 метра. На каждой опоре было 132 лампы по 3,5 кВт каждая. В период реконструкции в спорткомплексе были построены два футбольных поля, площадка для метания диска, пушечных ядер, копья и молота, новая уникальная доска для прыжков в воду, имеющая вантовую конструкцию.


 м — общая площадь спорткомплекса;
м — общая площадь спорткомплекса; Англия — Италия (0: 0, 2: 4 с пенальти)
Англия — Италия (0: 0, 2: 4 с пенальти)


 После Евро-2012 он будет функционировать как многофункциональный спортивный объект. Он стоит на Черепановом холме, Печерский район в Киеве, Украина.
После Евро-2012 он будет функционировать как многофункциональный спортивный объект. Он стоит на Черепановом холме, Печерский район в Киеве, Украина.
 Каркас новой конструкции крыши отделяется и размещается отдельно от существующей чаши. Таким образом, эта самая отличительная особенность заключена в новый филигранный стеклянный фасад и будет должным образом освещен соответствующим освещением. © Marcus Bredt Цоколь 1948 года, возникший из-за расположения стадиона на склоне в Вест-Энде, также был перестроен в другом обличье при реконструкции.© Marcus Bredt Геометрия нижней части трибуны была полностью изменена и обновлена в соответствии с требованиями безопасности. © Marcus Bredt В частности, в западной части стадиона, под основной трибуной, были построены обширные помещения для игроков, VIP-гостей и представители прессы. После завершения чемпионата Европы по футболу в 2012 году будет установлена легкоатлетическая дорожка, которая повысит функциональность стадиона. © gmp ArchitektenЕсли остекленная конструкция стадиона освещена в ночное время, она становится городской достопримечательностью на фоне городского пейзажа центра Киева. .
Каркас новой конструкции крыши отделяется и размещается отдельно от существующей чаши. Таким образом, эта самая отличительная особенность заключена в новый филигранный стеклянный фасад и будет должным образом освещен соответствующим освещением. © Marcus Bredt Цоколь 1948 года, возникший из-за расположения стадиона на склоне в Вест-Энде, также был перестроен в другом обличье при реконструкции.© Marcus Bredt Геометрия нижней части трибуны была полностью изменена и обновлена в соответствии с требованиями безопасности. © Marcus Bredt В частности, в западной части стадиона, под основной трибуной, были построены обширные помещения для игроков, VIP-гостей и представители прессы. После завершения чемпионата Европы по футболу в 2012 году будет установлена легкоатлетическая дорожка, которая повысит функциональность стадиона. © gmp ArchitektenЕсли остекленная конструкция стадиона освещена в ночное время, она становится городской достопримечательностью на фоне городского пейзажа центра Киева. . © Marcus Bredt Интерьер стадиона, рассчитанный примерно на 68 000 человек, приобретает индивидуальный неповторимый облик благодаря мембранной конструкции крыши, включающей воздушные опоры и световые купола. © gmp Architekten Первый стадион был открыт 8 октября 2011 года. Международный матч после открытия состоялся 11 ноября 2011 года между Украиной и Германией. © Маркус Бредт
© Marcus Bredt Интерьер стадиона, рассчитанный примерно на 68 000 человек, приобретает индивидуальный неповторимый облик благодаря мембранной конструкции крыши, включающей воздушные опоры и световые купола. © gmp Architekten Первый стадион был открыт 8 октября 2011 года. Международный матч после открытия состоялся 11 ноября 2011 года между Украиной и Германией. © Маркус Бредт
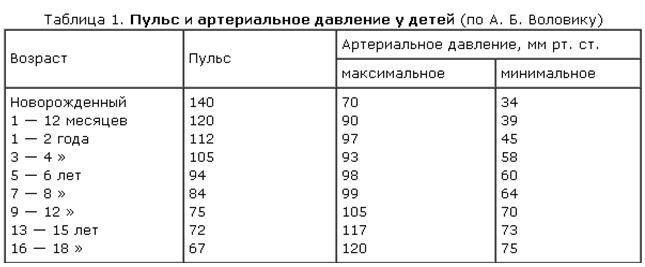
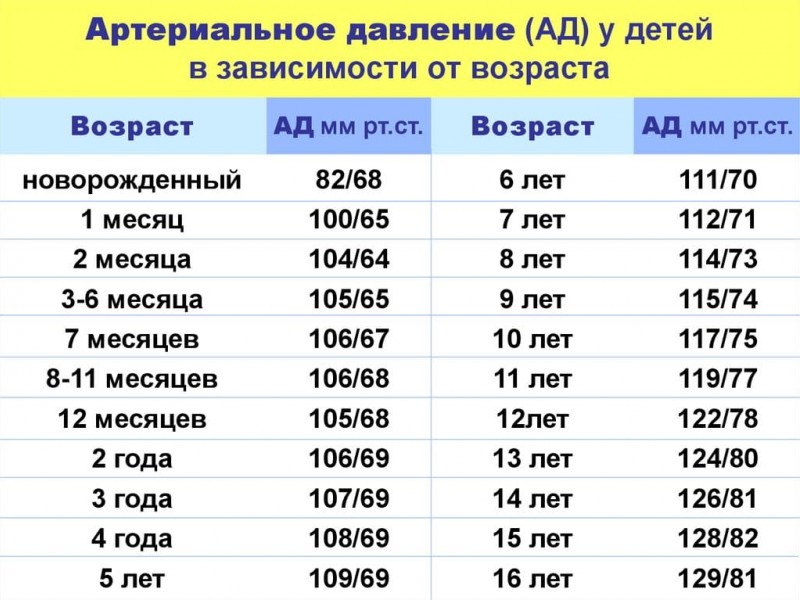
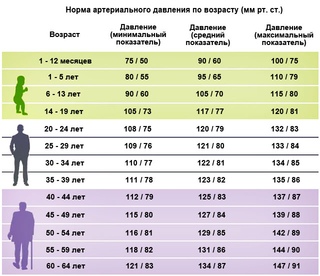
 Если же коротко, то при повышенном АД у ребенка, ему рекомендовано:
Если же коротко, то при повышенном АД у ребенка, ему рекомендовано:
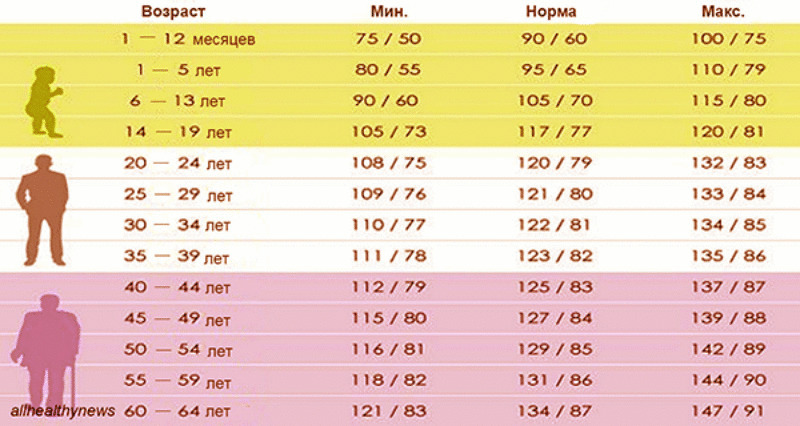 Измеряются они в миллиметрах ртутного столба (мм рт.ст.).
Измеряются они в миллиметрах ртутного столба (мм рт.ст.). ст.
ст.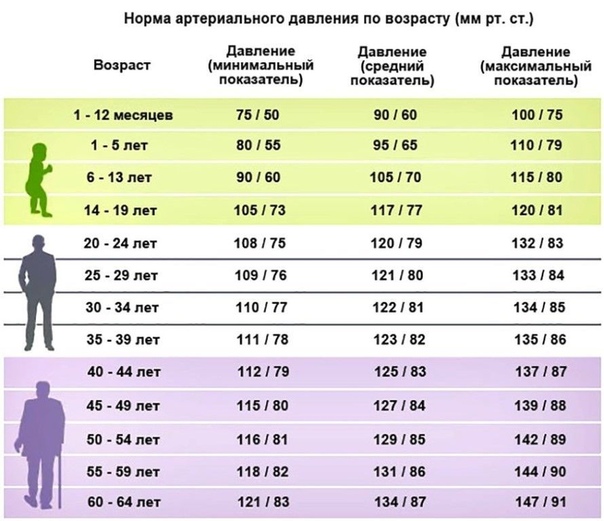
 Среди них, например, нагрузка при занятиях спортом, переходный подростковый возраст, избыточный вес, хронические заболевания сердечно-сосудистой системы, почек и т.д. Таким детям следует измерять давление даже при полном отсутствии жалоб с их стороны.
Среди них, например, нагрузка при занятиях спортом, переходный подростковый возраст, избыточный вес, хронические заболевания сердечно-сосудистой системы, почек и т.д. Таким детям следует измерять давление даже при полном отсутствии жалоб с их стороны. Закрыв вентиль прибора, в манжету нагнетается воздух до полного исчезновения в фонендоскопе пульсовых ударов и после этого еще немного (около 30 мм рт.ст.) Затем путем небольшого открытия вентиля воздух медленно спускают и следят за стрелкой прибора. Момент появления первого удара, звука в тонометре отражается верхнее (систолическое) давление. Выслушивание производят до полного исчезновения звуков — этот момент показывает нижнее (диастолическое) давление.
Закрыв вентиль прибора, в манжету нагнетается воздух до полного исчезновения в фонендоскопе пульсовых ударов и после этого еще немного (около 30 мм рт.ст.) Затем путем небольшого открытия вентиля воздух медленно спускают и следят за стрелкой прибора. Момент появления первого удара, звука в тонометре отражается верхнее (систолическое) давление. Выслушивание производят до полного исчезновения звуков — этот момент показывает нижнее (диастолическое) давление.
 Исключаются силовые виды спорта, а также те, где имеются рывковые нагрузки. Для индивидуального решения этого вопроса необходима консультация специалиста.
Исключаются силовые виды спорта, а также те, где имеются рывковые нагрузки. Для индивидуального решения этого вопроса необходима консультация специалиста.
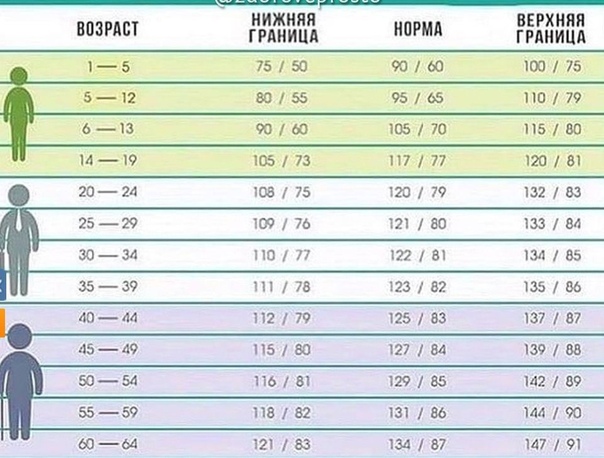 Отрицательный эффект усиливается при передозировке лекарственных средств;
Отрицательный эффект усиливается при передозировке лекарственных средств;
 Отсутствие необходимого количества свежего воздуха, физических нагрузок – верная причина частого расширения сосудов.
Отсутствие необходимого количества свежего воздуха, физических нагрузок – верная причина частого расширения сосудов.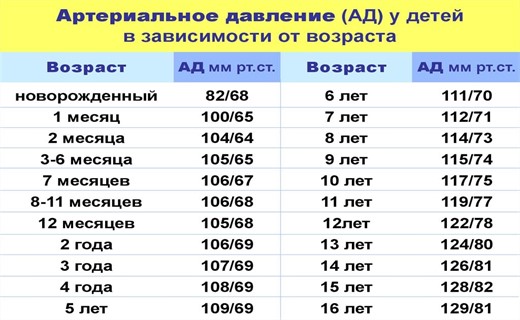 Определенные лекарственные средства, которые принимаются продолжительное время, могут худшим образом влиять на артериальное давление. К примеру, такой эффект дают сосудосуживающие капли;
Определенные лекарственные средства, которые принимаются продолжительное время, могут худшим образом влиять на артериальное давление. К примеру, такой эффект дают сосудосуживающие капли;
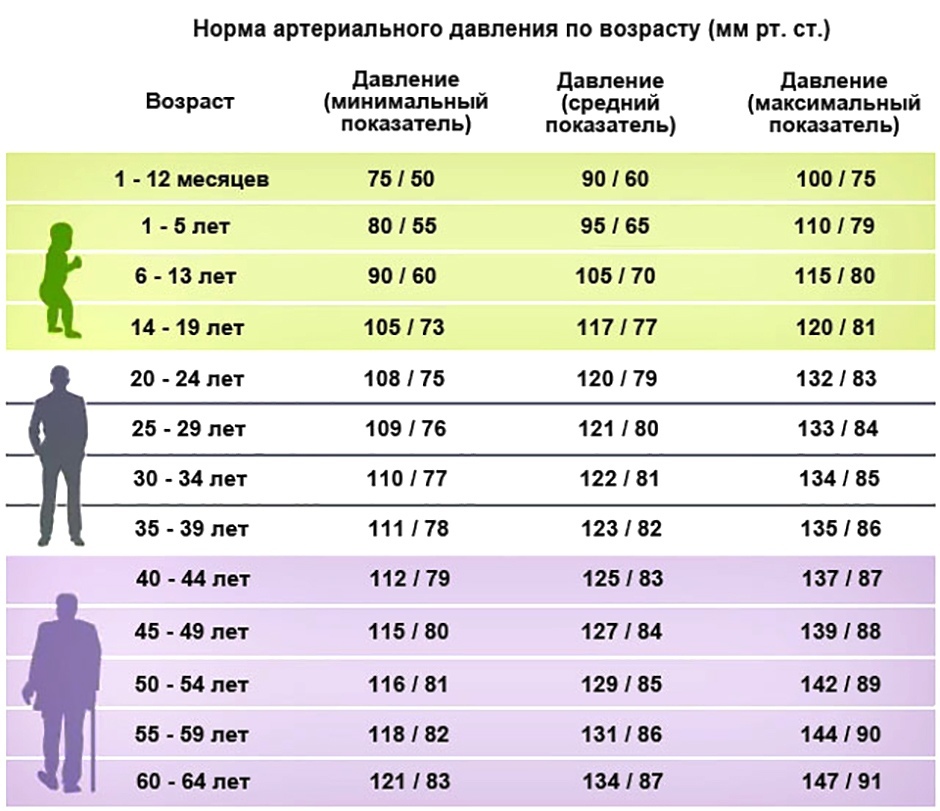
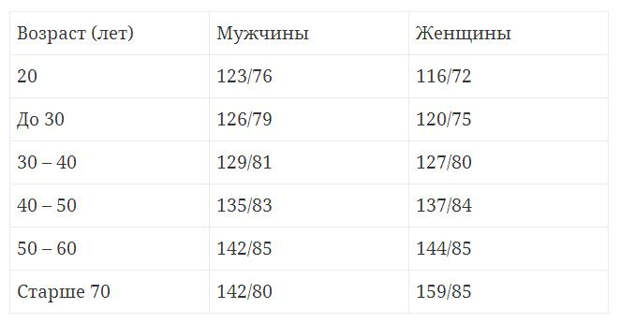 Преодолеть новые трудности, разобраться во «взрослых» проблемах сложно без советов и помощи семьи. Нужно наблюдать за сверстниками, друзьями, любыми коллективными отношениями подростка – помогать налаживать контакты, разрешать конфликты.
Преодолеть новые трудности, разобраться во «взрослых» проблемах сложно без советов и помощи семьи. Нужно наблюдать за сверстниками, друзьями, любыми коллективными отношениями подростка – помогать налаживать контакты, разрешать конфликты.
 ст., артериальное давление поддерживается на этом уровне длительный период жизни.
ст., артериальное давление поддерживается на этом уровне длительный период жизни.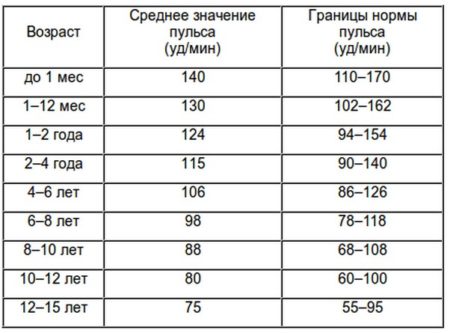
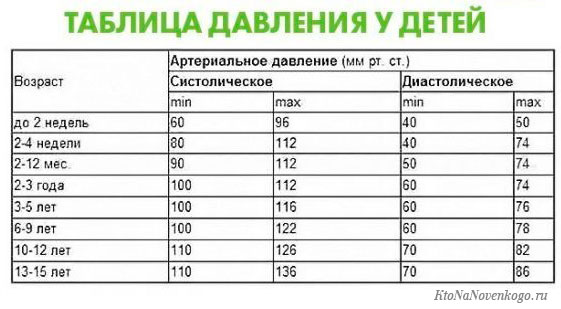 Для измерения давления тонометром у ребенка рекомендуется приобретение специальных детских манжет.
Для измерения давления тонометром у ребенка рекомендуется приобретение специальных детских манжет.
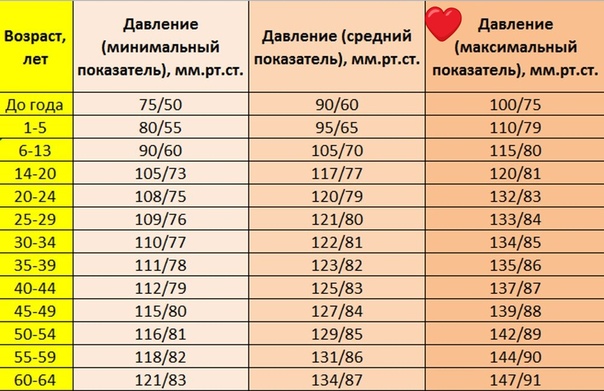 Если у новорожденного ребенка давление около 80/50, то у четырнадцатилетнего подростка оно приближается к норме взрослого.
Если у новорожденного ребенка давление около 80/50, то у четырнадцатилетнего подростка оно приближается к норме взрослого.

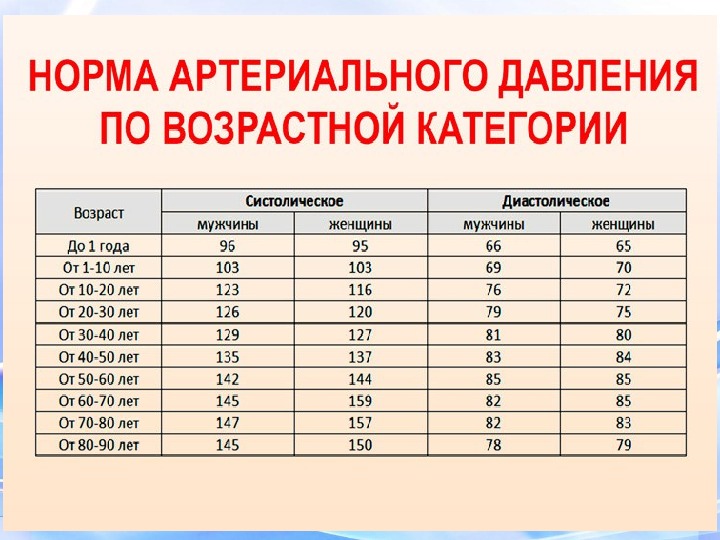 Нормальным АД принято считать значения систолического и диастолического АД, не выходящие за пределы 10-го и 90-го центилей.
Нормальным АД принято считать значения систолического и диастолического АД, не выходящие за пределы 10-го и 90-го центилей.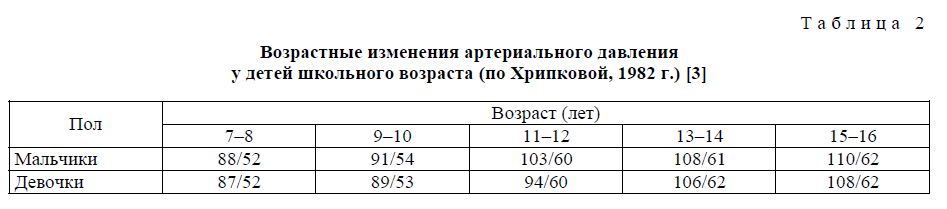 Это может зависеть от наследственных, внешних факторов, конкретного возраста. Если беременная женщина курит во время беременности, увеличивается риск того, что у грудного малыша будут проблемы со здоровьем.
Это может зависеть от наследственных, внешних факторов, конкретного возраста. Если беременная женщина курит во время беременности, увеличивается риск того, что у грудного малыша будут проблемы со здоровьем.
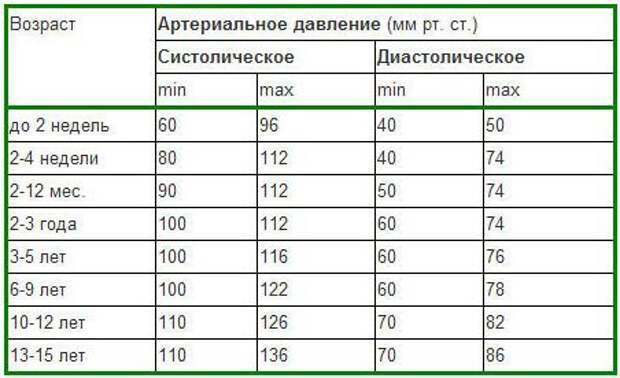 Обычно это делается в сидячем положении в первой половине. Измерение происходит три раза, интервал между этим составляет три минуты. Также оно делается не сразу после нагрузок умственного или физического плана, а после того, как пройдет час.
Обычно это делается в сидячем положении в первой половине. Измерение происходит три раза, интервал между этим составляет три минуты. Также оно делается не сразу после нагрузок умственного или физического плана, а после того, как пройдет час.
 С ростом ребенка кровяное давление постепенно увеличивается. Практика показывает, что наибольший скачок артериального давления наблюдается у детей от рождения до года, примерно в пятилетнем возрасте у детей обоих полов оно выравнивается, а затем у мальчиков оно становится немного выше, чем у девочек. Как изменяется артериальное давление у детей по возрасту, читайте в материалах этой статьи.
С ростом ребенка кровяное давление постепенно увеличивается. Практика показывает, что наибольший скачок артериального давления наблюдается у детей от рождения до года, примерно в пятилетнем возрасте у детей обоих полов оно выравнивается, а затем у мальчиков оно становится немного выше, чем у девочек. Как изменяется артериальное давление у детей по возрасту, читайте в материалах этой статьи. Проще говоря, момент сокращения сердечной мышцы обозначен систолой, а момент ее расслабления – диастолой. При сжатии мышц сосудистых стенок давление растет, а при их расслаблении – понижается.
Проще говоря, момент сокращения сердечной мышцы обозначен систолой, а момент ее расслабления – диастолой. При сжатии мышц сосудистых стенок давление растет, а при их расслаблении – понижается.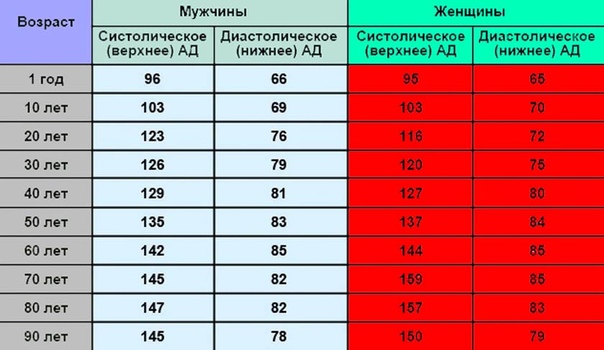
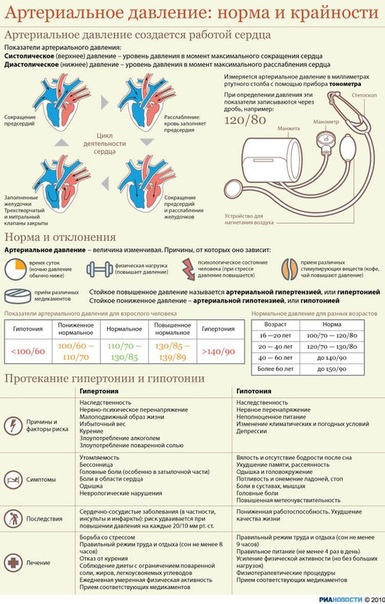 Если ребенок старше, то измерения производят в положении сидя, при этом ручка должна быть согнутой в локтевом суставе, а ладошка обращена вверх. В инструкциях к тонометру всегда подробно с иллюстрациями описывается правильное положение пациента.
Если ребенок старше, то измерения производят в положении сидя, при этом ручка должна быть согнутой в локтевом суставе, а ладошка обращена вверх. В инструкциях к тонометру всегда подробно с иллюстрациями описывается правильное положение пациента.
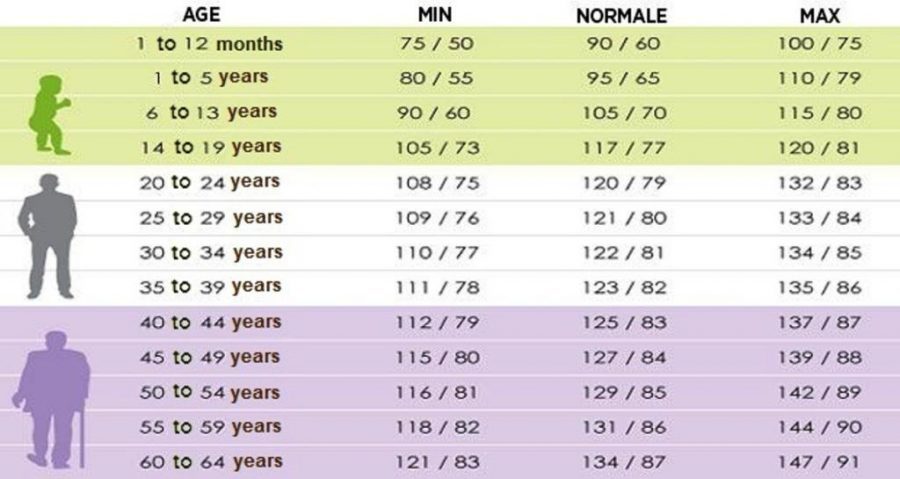 Но самым значимым и тревожным фактором отклонения от нормы АД может свидетельствовать наличие заболевания.
Но самым значимым и тревожным фактором отклонения от нормы АД может свидетельствовать наличие заболевания. ст. (СД) и 40-50 мм рт. ст. (ДД). Уже к началу второго месяца эти показатели в связи с тем, что тонус сосудиков крохи увеличивается, вырастают до пределов 90-112/50-74 мм рт. ст. (СД/ДД соответственно). Такое давление сохраняется до конца первого года жизни малыша.
ст. (СД) и 40-50 мм рт. ст. (ДД). Уже к началу второго месяца эти показатели в связи с тем, что тонус сосудиков крохи увеличивается, вырастают до пределов 90-112/50-74 мм рт. ст. (СД/ДД соответственно). Такое давление сохраняется до конца первого года жизни малыша.

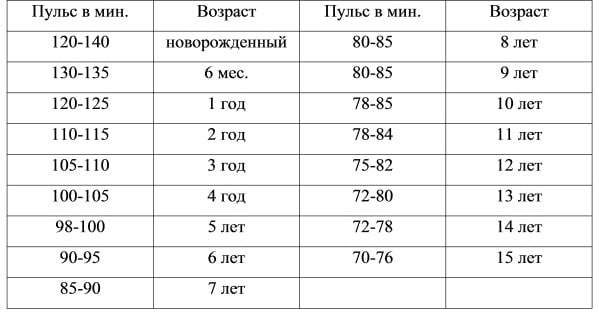


 . В то же время изменения уровней САД и ДАД с возрастом, наблюдаемые в настоящем исследовании, были меньше по сравнению как с объединенным исследованием 7 , так и с исследованием в Японии. 5 Характер изменения уровня артериального давления с возрастом был явно нелинейным, максимум достигался в возрасте 12 лет.
. В то же время изменения уровней САД и ДАД с возрастом, наблюдаемые в настоящем исследовании, были меньше по сравнению как с объединенным исследованием 7 , так и с исследованием в Японии. 5 Характер изменения уровня артериального давления с возрастом был явно нелинейным, максимум достигался в возрасте 12 лет. Это было особенно ярко выражено у мальчиков, у которых связь между ИМТ и артериальным давлением присутствовала во всех трех моделях многомерного регрессионного анализа, то есть когда артериальное давление анализировалось как непрерывная переменная (Модель 1) и когда сравнивались дети с гипертонией. со всеми другими детьми (Модель II) или с детьми с нормальным артериальным давлением (Модель III).У девочек связь между ИМТ и уровнем артериального давления была обнаружена только тогда, когда САД и ДАД анализировались как непрерывные переменные. Сильная положительная взаимосвязь между артериальным давлением и ростом, весом и различными показателями массы тела была обнаружена во многих исследованиях 6,9,16,17 , включая исследования, демонстрирующие, что потеря веса снижает артериальное давление у тучных подростков. 18,19 ИМТ также был значимой независимой переменной в регрессионной модели для систолического и диастолического артериального давления в когортном исследовании артериального давления у девочек-подростков в США.
Это было особенно ярко выражено у мальчиков, у которых связь между ИМТ и артериальным давлением присутствовала во всех трех моделях многомерного регрессионного анализа, то есть когда артериальное давление анализировалось как непрерывная переменная (Модель 1) и когда сравнивались дети с гипертонией. со всеми другими детьми (Модель II) или с детьми с нормальным артериальным давлением (Модель III).У девочек связь между ИМТ и уровнем артериального давления была обнаружена только тогда, когда САД и ДАД анализировались как непрерывные переменные. Сильная положительная взаимосвязь между артериальным давлением и ростом, весом и различными показателями массы тела была обнаружена во многих исследованиях 6,9,16,17 , включая исследования, демонстрирующие, что потеря веса снижает артериальное давление у тучных подростков. 18,19 ИМТ также был значимой независимой переменной в регрессионной модели для систолического и диастолического артериального давления в когортном исследовании артериального давления у девочек-подростков в США.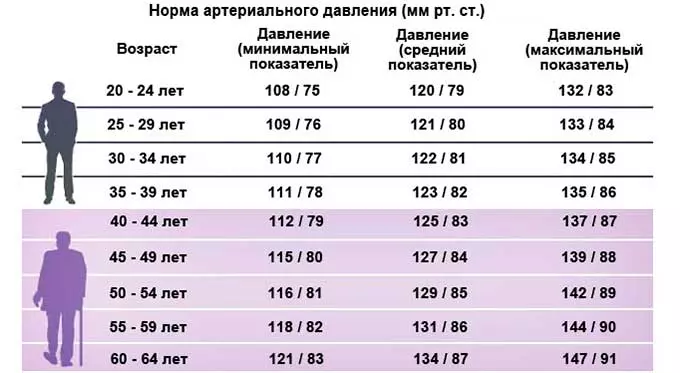 10
10 
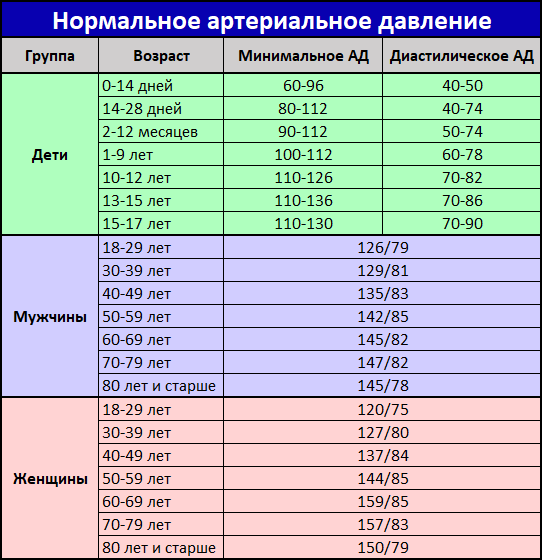 Однако более полезными являются стандартизованные диаграммы процентилей артериального давления, которые были составлены с использованием необработанных данных NHANES.Составленные графики процентилей артериального давления доступны для скачивания в Интернете.
Однако более полезными являются стандартизованные диаграммы процентилей артериального давления, которые были составлены с использованием необработанных данных NHANES.Составленные графики процентилей артериального давления доступны для скачивания в Интернете. Сначала вы смотрите на диаграмму роста CDC по возрасту, чтобы определить процентиль роста вашего ребенка. 4-летний мальчик ростом 103 см будет находиться примерно в 75-м процентиле роста (найдите точку пересечения возраста и роста и выберите ближайшую кривую). Теперь, используя диаграмму процентилей артериального давления, вы можете найти значения отсечки для 90-го и 95-го процентилей артериального давления у 4-летнего мальчика, который находится в 75-м процентиле роста.Использование диаграммы артериального давления дает следующие значения для нашего примера ребенка:
Сначала вы смотрите на диаграмму роста CDC по возрасту, чтобы определить процентиль роста вашего ребенка. 4-летний мальчик ростом 103 см будет находиться примерно в 75-м процентиле роста (найдите точку пересечения возраста и роста и выберите ближайшую кривую). Теперь, используя диаграмму процентилей артериального давления, вы можете найти значения отсечки для 90-го и 95-го процентилей артериального давления у 4-летнего мальчика, который находится в 75-м процентиле роста.Использование диаграммы артериального давления дает следующие значения для нашего примера ребенка: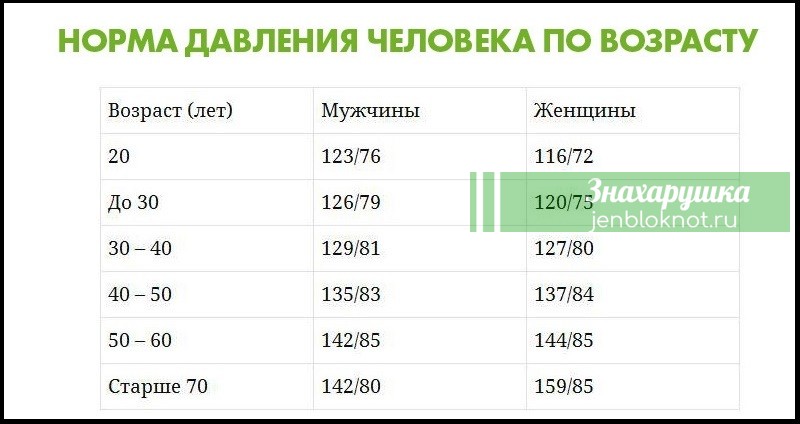 Хотя этот процесс не очень сложен, он может сбивать с толку и требовать много времени. По этим причинам лучше всего оставить работу по выяснению официальной интерпретации артериального давления вашего ребенка квалифицированному медицинскому работнику.
Хотя этот процесс не очень сложен, он может сбивать с толку и требовать много времени. По этим причинам лучше всего оставить работу по выяснению официальной интерпретации артериального давления вашего ребенка квалифицированному медицинскому работнику. Детям с ХБП очень важно проверяться на высокое кровяное давление. Раннее выявление и лечение высокого кровяного давления помогает снизить вероятность этих осложнений. Этот информационный бюллетень предназначен для родителей детей с ХБП. Буклет расскажет вам, что вам нужно знать об обнаружении и лечении высокого кровяного давления у вашего ребенка.
Детям с ХБП очень важно проверяться на высокое кровяное давление. Раннее выявление и лечение высокого кровяного давления помогает снизить вероятность этих осложнений. Этот информационный бюллетень предназначен для родителей детей с ХБП. Буклет расскажет вам, что вам нужно знать об обнаружении и лечении высокого кровяного давления у вашего ребенка.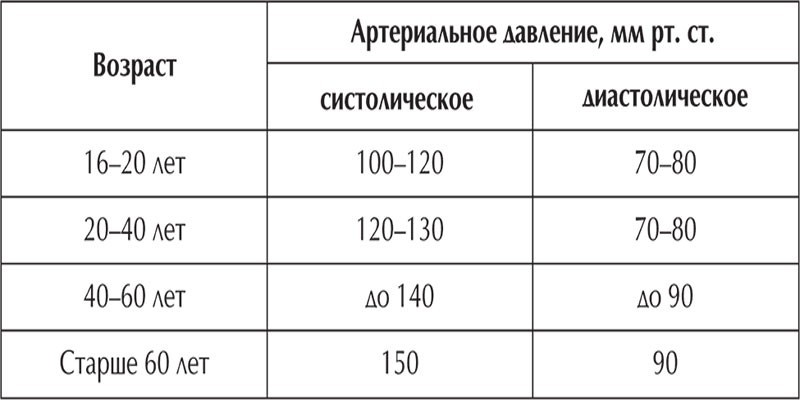
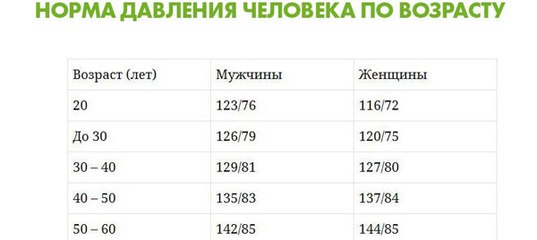
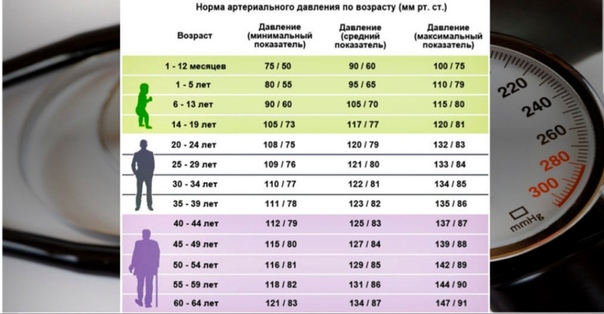 Почки играют ключевую роль в поддержании нормального кровяного давления.Если почки вашего ребенка повреждены, они не смогут регулировать кровяное давление. В результате у ребенка повышается артериальное давление и обостряется ХБП. Тщательное соблюдение плана лечения вашего ребенка и контроль его артериального давления могут помочь предотвратить обострение болезни почек и предотвратить болезни сердца.
Почки играют ключевую роль в поддержании нормального кровяного давления.Если почки вашего ребенка повреждены, они не смогут регулировать кровяное давление. В результате у ребенка повышается артериальное давление и обостряется ХБП. Тщательное соблюдение плана лечения вашего ребенка и контроль его артериального давления могут помочь предотвратить обострение болезни почек и предотвратить болезни сердца.
.gif) Диагноз высокого кровяного давления должен основываться как минимум на двух показаниях, сделанных за три отдельных посещения врача. Спросите врача, какое значение артериального давления у вашего ребенка и не считается ли оно слишком высоким.
Диагноз высокого кровяного давления должен основываться как минимум на двух показаниях, сделанных за три отдельных посещения врача. Спросите врача, какое значение артериального давления у вашего ребенка и не считается ли оно слишком высоким.  (Примеры изменения образа жизни см. В следующем вопросе.) К уходу за вашим ребенком должен привлекать врач, имеющий специальную подготовку в области заболеваний почек и высокого кровяного давления у детей.
(Примеры изменения образа жизни см. В следующем вопросе.) К уходу за вашим ребенком должен привлекать врач, имеющий специальную подготовку в области заболеваний почек и высокого кровяного давления у детей. Повышение физической активности не только помогает снизить артериальное давление, но и может помочь ребенку с избыточным весом достичь здорового веса и поддерживать его. Спортивные программы и программы упражнений в школе могут быть хорошими способами повысить уровень активности ребенка. Важно поговорить с лечащим врачом ребенка, прежде чем он начнет выполнять какую-либо программу упражнений.
Повышение физической активности не только помогает снизить артериальное давление, но и может помочь ребенку с избыточным весом достичь здорового веса и поддерживать его. Спортивные программы и программы упражнений в школе могут быть хорошими способами повысить уровень активности ребенка. Важно поговорить с лечащим врачом ребенка, прежде чем он начнет выполнять какую-либо программу упражнений.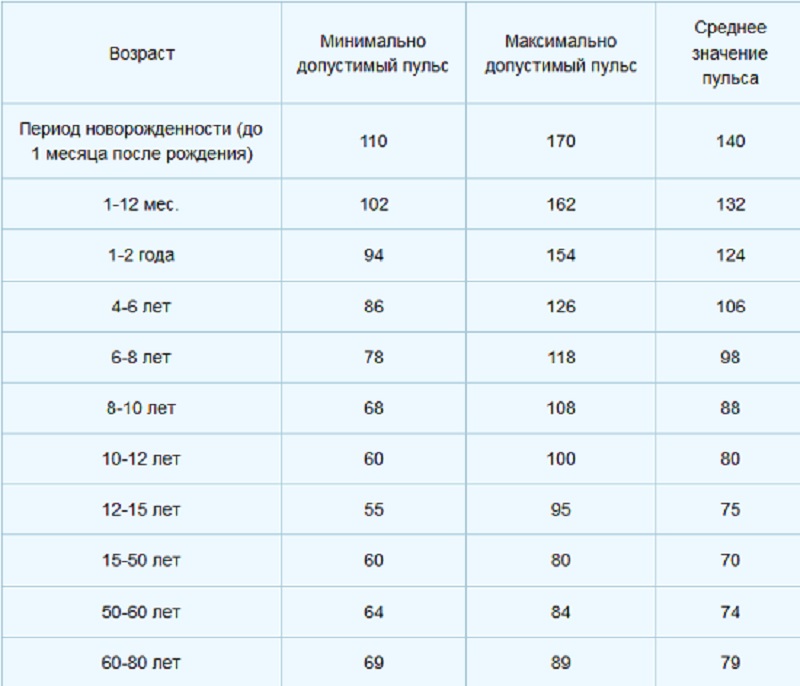 Некоторые исследования показали, что эти лекарства могут помочь защитить функцию почек. Если у вашего ребенка задержка соли и воды, ему также могут назначить мочегонные средства (водные таблетки). Другие типы лекарств от кровяного давления, такие как бета-адреноблокаторы, клонидин и блокаторы кальциевых каналов, также могут быть выбраны в качестве лекарств первой линии, которые будут использоваться в комбинации с другими лекарствами.Большинству детей с высоким артериальным давлением и ХБП требуется более одного лекарства. Дозу любого лекарства, которое получает ваш ребенок, необходимо подбирать с учетом возраста и веса ребенка.
Некоторые исследования показали, что эти лекарства могут помочь защитить функцию почек. Если у вашего ребенка задержка соли и воды, ему также могут назначить мочегонные средства (водные таблетки). Другие типы лекарств от кровяного давления, такие как бета-адреноблокаторы, клонидин и блокаторы кальциевых каналов, также могут быть выбраны в качестве лекарств первой линии, которые будут использоваться в комбинации с другими лекарствами.Большинству детей с высоким артериальным давлением и ХБП требуется более одного лекарства. Дозу любого лекарства, которое получает ваш ребенок, необходимо подбирать с учетом возраста и веса ребенка.  При этом жизненно важно быть честным при записи измерения артериального давления. Записывать то, что, по вашему мнению, хотел бы врач, не помогает; вы должны записывать то, что вы фактически измеряете.
При этом жизненно важно быть честным при записи измерения артериального давления. Записывать то, что, по вашему мнению, хотел бы врач, не помогает; вы должны записывать то, что вы фактически измеряете./60/1.png)
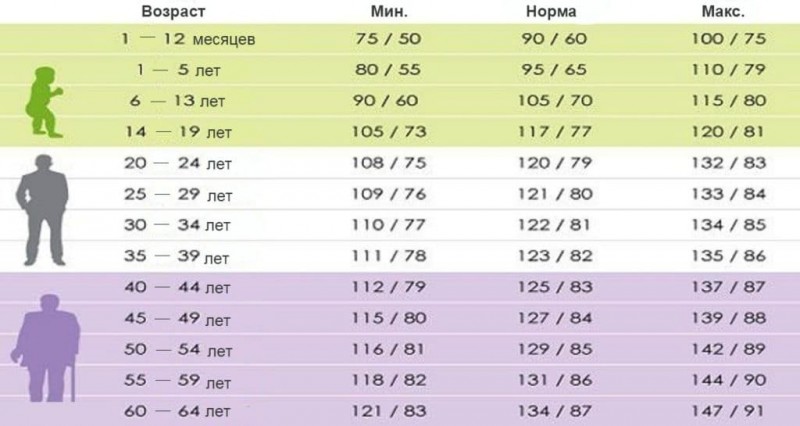
 Чтобы определить, высокое ли артериальное давление у вашего ребенка, врач сравнит его / ее показания с диаграммами, в которых указаны нормальные диапазоны для детей в зависимости от пола, возраста и размера.
Чтобы определить, высокое ли артериальное давление у вашего ребенка, врач сравнит его / ее показания с диаграммами, в которых указаны нормальные диапазоны для детей в зависимости от пола, возраста и размера. 5–7
5–7
 Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или уменьшить беспокойство, которое у вас может быть по поводу того, как дела у вашего ребенка.В таблице ниже содержится информация, которая может помочь.
Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или уменьшить беспокойство, которое у вас может быть по поводу того, как дела у вашего ребенка.В таблице ниже содержится информация, которая может помочь. Ст.)
Ст.) (2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Nelson Textbook of Pediatrics , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Nelson Textbook of Pediatrics , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер. Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement.
Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement. 172 (12): 1573–1579.
172 (12): 1573–1579.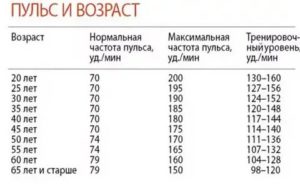 Педиатрия .
Педиатрия .
 Гипертония .
Гипертония . Энн Интерн Мед. .
Энн Интерн Мед. .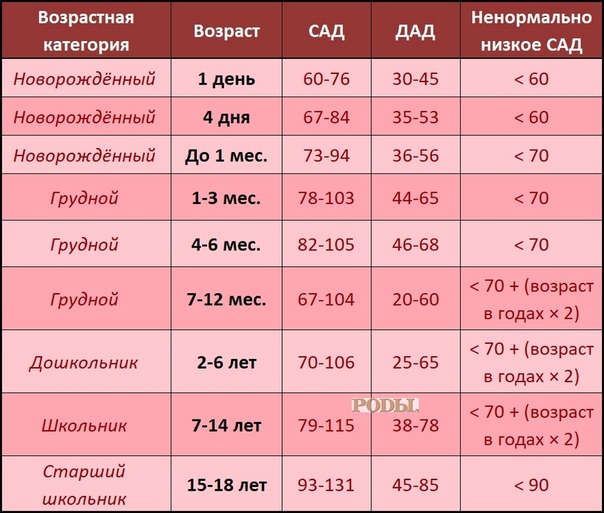

 Спирт .
Спирт . Но у детей также могут быть отклонения от нормы артериального давления, что может негативно сказаться на здоровье в долгосрочной перспективе. Что нормально, а что нет, кратко изложено в рекомендациях по клинической практике, опубликованных в августовском выпуске журнала Pediatrics.«
Но у детей также могут быть отклонения от нормы артериального давления, что может негативно сказаться на здоровье в долгосрочной перспективе. Что нормально, а что нет, кратко изложено в рекомендациях по клинической практике, опубликованных в августовском выпуске журнала Pediatrics.« Нормы могут значительно различаться, поскольку в этих таблицах артериальное давление сгруппировано по 7 различным категориям роста для каждого возраста. Таким образом, сравнение показаний артериального давления с этими таблицами имеет важное значение при интерпретации результатов.
Нормы могут значительно различаться, поскольку в этих таблицах артериальное давление сгруппировано по 7 различным категориям роста для каждого возраста. Таким образом, сравнение показаний артериального давления с этими таблицами имеет важное значение при интерпретации результатов.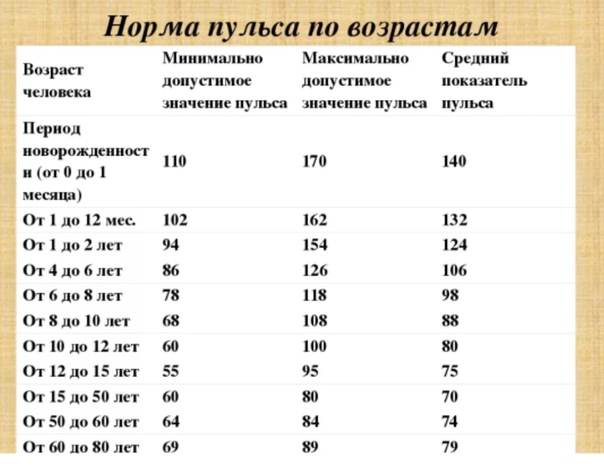

 Любой эффективный дополнительный метод лечения был бы полезен.
Любой эффективный дополнительный метод лечения был бы полезен. Температура тела матери при родах, которая не была предопределена исходом для нашего обзора, была ниже у женщин, перенесших процедуру амниоинфузии, на 0,38 °С (с вероятным диапазоном понижения от 0,74 до 0,02).О таких исходах, каксмерть или тяжелое заболевание у детей, не сообщали, также не сообщали о числе детей снизкой оценкой в баллах по шкале Апгарпосле их рождения (низкая оценка по шкале Апгар может означать, что ребенок нуждается в медицинской помощи).Кроме того, большинство других исходов, перечисленных в этом обзоре, не были представлены во включенном исследовании.
Температура тела матери при родах, которая не была предопределена исходом для нашего обзора, была ниже у женщин, перенесших процедуру амниоинфузии, на 0,38 °С (с вероятным диапазоном понижения от 0,74 до 0,02).О таких исходах, каксмерть или тяжелое заболевание у детей, не сообщали, также не сообщали о числе детей снизкой оценкой в баллах по шкале Апгарпосле их рождения (низкая оценка по шкале Апгар может означать, что ребенок нуждается в медицинской помощи).Кроме того, большинство других исходов, перечисленных в этом обзоре, не были представлены во включенном исследовании.


 Как правило, она возникает вследствие проникновения патогенов восходящим путем из нижних отделов генитального тракта в обычно стерильную амниотическую полость. Хориоамнионит (хотя и редко) также может возникать после инвазивных манипуляций (амниоцентез, биопсия ворсин хориона) или гематогенным путем при системных инфекциях у матери (например при листериозе).
Как правило, она возникает вследствие проникновения патогенов восходящим путем из нижних отделов генитального тракта в обычно стерильную амниотическую полость. Хориоамнионит (хотя и редко) также может возникать после инвазивных манипуляций (амниоцентез, биопсия ворсин хориона) или гематогенным путем при системных инфекциях у матери (например при листериозе).

 В клинической практике диагноз хориоамнионита подтверждается уже после родов путем патогистологического исследования плаценты.
В клинической практике диагноз хориоамнионита подтверждается уже после родов путем патогистологического исследования плаценты.
 Изолированная интранатальная лихорадка, обусловленная инфекцией или нет, ассоциирована с кратко- и долгосрочными неонатальными осложнениями. Точный механизм такого влияния до конца не изучен, хотя предполагается, что фетальная гипертермия (и соответствующие изменения метаболизма) усугубляет негативные эффекты тканевой гипоксии.
Изолированная интранатальная лихорадка, обусловленная инфекцией или нет, ассоциирована с кратко- и долгосрочными неонатальными осложнениями. Точный механизм такого влияния до конца не изучен, хотя предполагается, что фетальная гипертермия (и соответствующие изменения метаболизма) усугубляет негативные эффекты тканевой гипоксии. Пролонгация антибиотикотерапии осуществляется при наличии факторов риска развития постпартального эндометрита.
Пролонгация антибиотикотерапии осуществляется при наличии факторов риска развития постпартального эндометрита.
 Дополнительное введение клиндамицина не требуется.
Дополнительное введение клиндамицина не требуется. Диагностика интранатальной внутриамниотической инфекции и имплементация рекомендаций по ее лечению являются значимыми опциями, с помощью которых можно эффективно снизить уровень материнской и детской заболеваемости и смертности.
Диагностика интранатальной внутриамниотической инфекции и имплементация рекомендаций по ее лечению являются значимыми опциями, с помощью которых можно эффективно снизить уровень материнской и детской заболеваемости и смертности.

 ДНК всех внутриклеточных бактерий были обнаружены с одинаково низкой частотой и сходной бактериальной нагрузкой в обеих группах, что позволило сделать вывод об отсутствии корреляции между инфекцией и ранними потерями беременности.
ДНК всех внутриклеточных бактерий были обнаружены с одинаково низкой частотой и сходной бактериальной нагрузкой в обеих группах, что позволило сделать вывод об отсутствии корреляции между инфекцией и ранними потерями беременности.
 Чаще всего инфицирование амниотической полости и плода происходит восходящим путем через цервикальный канал при аномальной микрофлоре нижних отделов генитального тракта, ассоциированной с бактериальным вагинозом [10, 18]. Исследования показывают статистически значимую связь бактериального вагиноза с поздним выкидышем и преждевременными родами, причем степень риска тем выше, чем раньше он был диагностирован [19].
Чаще всего инфицирование амниотической полости и плода происходит восходящим путем через цервикальный канал при аномальной микрофлоре нижних отделов генитального тракта, ассоциированной с бактериальным вагинозом [10, 18]. Исследования показывают статистически значимую связь бактериального вагиноза с поздним выкидышем и преждевременными родами, причем степень риска тем выше, чем раньше он был диагностирован [19].

 Воспалительная инфильтрация при гистологическом исследовании последа обнаруживалась у 86% родильниц, перенесших во время беременности урогенитальную инфекцию. В каждом третьем случае она распространялась на все структуры плаценты, плодных оболочек и пуповины с развитием плацентита, гистологического хориоамнионита и фуникулита [27]. Риск рождения ребенка с клиническими проявлениями внутриутробного инфицирования (врожденной пневмонией, конъюнктивитом, энцефалитом, менингитом, синдромом инфицированности, сепсисом) в случае лимфогистиоцитарной инфильтрации в последе составил 44%. При дальнейшей миграции полиморфноядерных лейкоцитов в околоплодные воды риск инфицирования плода значительно повышался. Обнаружение большого количества полиморфноядерных лейкоцитов и бактерий при цитологическом исследовании проб околоплодных вод, полученных путем амниоцентеза во время операции кесарева сечения, всегда сочеталось с гистологическим хориоамнионитом и плацентитом, а также внутриутробной пневмонией у новорожденного.
Воспалительная инфильтрация при гистологическом исследовании последа обнаруживалась у 86% родильниц, перенесших во время беременности урогенитальную инфекцию. В каждом третьем случае она распространялась на все структуры плаценты, плодных оболочек и пуповины с развитием плацентита, гистологического хориоамнионита и фуникулита [27]. Риск рождения ребенка с клиническими проявлениями внутриутробного инфицирования (врожденной пневмонией, конъюнктивитом, энцефалитом, менингитом, синдромом инфицированности, сепсисом) в случае лимфогистиоцитарной инфильтрации в последе составил 44%. При дальнейшей миграции полиморфноядерных лейкоцитов в околоплодные воды риск инфицирования плода значительно повышался. Обнаружение большого количества полиморфноядерных лейкоцитов и бактерий при цитологическом исследовании проб околоплодных вод, полученных путем амниоцентеза во время операции кесарева сечения, всегда сочеталось с гистологическим хориоамнионитом и плацентитом, а также внутриутробной пневмонией у новорожденного. При этом у всех беременных инфицирование амниотической полости протекало бессимптомно в отсутствие каких-либо клинических признаков хориоамнионита. Бессимптомное интраамниотическое инфицирование часто ассоциировано и с другими неблагоприятными исходами беременности: преждевременными родами, преждевременным излитием околоплодных вод, короткой шейкой матки, преждевременной отслойкой нормально расположенной плаценты [28–30]. Патогенез осложнений беременности обусловлен воспалительной реакцией со стороны фетоплацентарного комплекса в ответ на агрессивное воздействие микробных возбудителей.
При этом у всех беременных инфицирование амниотической полости протекало бессимптомно в отсутствие каких-либо клинических признаков хориоамнионита. Бессимптомное интраамниотическое инфицирование часто ассоциировано и с другими неблагоприятными исходами беременности: преждевременными родами, преждевременным излитием околоплодных вод, короткой шейкой матки, преждевременной отслойкой нормально расположенной плаценты [28–30]. Патогенез осложнений беременности обусловлен воспалительной реакцией со стороны фетоплацентарного комплекса в ответ на агрессивное воздействие микробных возбудителей.
 Возникающий воспалительный ответ становится триггером маточной сократительной активности, укорочения шейки матки и преждевременных родов [31–34]. Резкое увеличение уровня матриксных металлопротеиназ, эластазы нейтрофилов и ряда других ферментов – один из факторов, который может привести к разрыву плодных оболочек [35]. С повышением концентрации матриксной металлопротеиназы 8 и интерлейкина 6 в околоплодных водах связывают увеличение риска преждевременных родов, детского церебрального паралича и сепсиса у новорожденного [28, 36, 37].
Возникающий воспалительный ответ становится триггером маточной сократительной активности, укорочения шейки матки и преждевременных родов [31–34]. Резкое увеличение уровня матриксных металлопротеиназ, эластазы нейтрофилов и ряда других ферментов – один из факторов, который может привести к разрыву плодных оболочек [35]. С повышением концентрации матриксной металлопротеиназы 8 и интерлейкина 6 в околоплодных водах связывают увеличение риска преждевременных родов, детского церебрального паралича и сепсиса у новорожденного [28, 36, 37].
 Большинство случаев врожденной неонатальной инфекции тоже регистрируется при асептическом интраамниотическом воспалении [26, 27, 44–46].
Большинство случаев врожденной неонатальной инфекции тоже регистрируется при асептическом интраамниотическом воспалении [26, 27, 44–46].
 Установлено, что сладж в околоплодных водах ассоциируется с гистологическим хориоамнионитом [48, 53–56], высоким риском внутриутробных инфекций и развитием сепсиса у новорожденного [57, 58]. Кроме того, сладж – независимый фактор риска преждевременных родов [55, 59–62] и преждевременного излития околоплодных вод [49]. Анализ исходов беременности у 99 женщин с высоким риском преждевременных родов (преждевременные роды в анамнезе, многоводие, инфекции мочевых путей во время беременности, конизация/эксцизия шейки матки в анамнезе) показал, что при наличии сладжа в околоплодных водах частота преждевременных родов составила 66,7%, а неонатальной заболеваемости – 50%, тогда как при отсутствии сладжа – 27 и 24% соответственно [61].
Установлено, что сладж в околоплодных водах ассоциируется с гистологическим хориоамнионитом [48, 53–56], высоким риском внутриутробных инфекций и развитием сепсиса у новорожденного [57, 58]. Кроме того, сладж – независимый фактор риска преждевременных родов [55, 59–62] и преждевременного излития околоплодных вод [49]. Анализ исходов беременности у 99 женщин с высоким риском преждевременных родов (преждевременные роды в анамнезе, многоводие, инфекции мочевых путей во время беременности, конизация/эксцизия шейки матки в анамнезе) показал, что при наличии сладжа в околоплодных водах частота преждевременных родов составила 66,7%, а неонатальной заболеваемости – 50%, тогда как при отсутствии сладжа – 27 и 24% соответственно [61].
 Важно, что абсолютное большинство (80%) женщин с бактериальным вагинозом и вульвовагинальным кандидозом и все женщины с бессимптомной бактериурией/острым циститом не получали противомикробной терапии до включения в исследование. Лечение инфекций дыхательных путей в течение трех – пяти недель также проводилось только симптоматическими средствами. В результате частота бактериального вагиноза на момент обнаружения сладжа составила 100%, вульвовагинального кандидоза – 53,9%, острого пиелонефрита – 17,2% (42,7% среди женщин с бессимптомной бактериурией/острым циститом в первом триместре), сохранялись симптомы заболеваний дыхательных путей. Длительная персистенция микробных возбудителей в организме и контаминация ими фетоплацентарного комплекса привела к появлению сладжа в околоплодных водах, причем риск преждевременных родов составил 46,2%, послеродового эндометрита – 23,1%, а 61,5% детей родились с клиническими признаками внутриутробных инфекций.
Важно, что абсолютное большинство (80%) женщин с бактериальным вагинозом и вульвовагинальным кандидозом и все женщины с бессимптомной бактериурией/острым циститом не получали противомикробной терапии до включения в исследование. Лечение инфекций дыхательных путей в течение трех – пяти недель также проводилось только симптоматическими средствами. В результате частота бактериального вагиноза на момент обнаружения сладжа составила 100%, вульвовагинального кандидоза – 53,9%, острого пиелонефрита – 17,2% (42,7% среди женщин с бессимптомной бактериурией/острым циститом в первом триместре), сохранялись симптомы заболеваний дыхательных путей. Длительная персистенция микробных возбудителей в организме и контаминация ими фетоплацентарного комплекса привела к появлению сладжа в околоплодных водах, причем риск преждевременных родов составил 46,2%, послеродового эндометрита – 23,1%, а 61,5% детей родились с клиническими признаками внутриутробных инфекций.
 На сегодняшний день доказано, что ее преждевременное укорочение – высокоинформативный прогностический маркер риска развития преждевременных родов [64, 65]. При длине шейки матки ≤ 25 мм на 18–23-й неделе беременности риск преждевременных родов составляет 20%, а ≤ 15 мм – 50% [66, 67]. В сочетании со сладжем прогноз беременности значительно ухудшается. Если чувствительность длины шейки матки ≤ 25 мм в прогнозировании риска преждевременных родов, по данным I. Adanir и соавт., составляет 34%, то в сочетании со сладжем она достигает 56% [61].
На сегодняшний день доказано, что ее преждевременное укорочение – высокоинформативный прогностический маркер риска развития преждевременных родов [64, 65]. При длине шейки матки ≤ 25 мм на 18–23-й неделе беременности риск преждевременных родов составляет 20%, а ≤ 15 мм – 50% [66, 67]. В сочетании со сладжем прогноз беременности значительно ухудшается. Если чувствительность длины шейки матки ≤ 25 мм в прогнозировании риска преждевременных родов, по данным I. Adanir и соавт., составляет 34%, то в сочетании со сладжем она достигает 56% [61].
 По этому показателю прогестерон значительно превосходил 17-оксипрогестерона капроат, дидрогестерон, пероральный микронизированный прогестерон и наложение швов на шейку матки [72]. Кроме того, был установлен выраженный клинический эффект в купировании угрожающего позднего выкидыша и преждевременных родов до 32 недель беременности при сочетанном применении вагинального прогестерона с индометацином. Нестероидные противовоспалительные средства, в частности индометацин, продемонстрировали эффективность при угрожающих преждевременных родах до 32 недель, имеющих преимущественно инфекционно-ассоциированный механизм развития [73]. Индометацин блокирует выработку провоспалительных цитокинов/хемокинов и ингибирует синтез простагландинов – триггеров преждевременного созревания шейки матки, сократительной активности миометрия и развития преждевременных родов [74–76]. В приведенном исследовании благодаря комплексной терапии вагинальным прогестероном с индометацином удалось блокировать маточную сократительную активность, стабилизировать состояние шейки матки и достичь доношенной беременности в 47 из 51 случая [77].
По этому показателю прогестерон значительно превосходил 17-оксипрогестерона капроат, дидрогестерон, пероральный микронизированный прогестерон и наложение швов на шейку матки [72]. Кроме того, был установлен выраженный клинический эффект в купировании угрожающего позднего выкидыша и преждевременных родов до 32 недель беременности при сочетанном применении вагинального прогестерона с индометацином. Нестероидные противовоспалительные средства, в частности индометацин, продемонстрировали эффективность при угрожающих преждевременных родах до 32 недель, имеющих преимущественно инфекционно-ассоциированный механизм развития [73]. Индометацин блокирует выработку провоспалительных цитокинов/хемокинов и ингибирует синтез простагландинов – триггеров преждевременного созревания шейки матки, сократительной активности миометрия и развития преждевременных родов [74–76]. В приведенном исследовании благодаря комплексной терапии вагинальным прогестероном с индометацином удалось блокировать маточную сократительную активность, стабилизировать состояние шейки матки и достичь доношенной беременности в 47 из 51 случая [77]. Немаловажным фактором, определившим эффективность лечения, стала терапия бактериального вагиноза, который был диагностирован у всех женщин с короткой шейкой матки. Без сопутствующего введения клиндамицина вагинально сочетанная терапия вагинальным прогестероном/индометацином у четырех женщин оказалась неэффективной, и беременность закончилась преждевременным излитием околоплодных вод с последующим самопроизвольным поздним выкидышем.
Немаловажным фактором, определившим эффективность лечения, стала терапия бактериального вагиноза, который был диагностирован у всех женщин с короткой шейкой матки. Без сопутствующего введения клиндамицина вагинально сочетанная терапия вагинальным прогестероном/индометацином у четырех женщин оказалась неэффективной, и беременность закончилась преждевременным излитием околоплодных вод с последующим самопроизвольным поздним выкидышем.
 В отечественных протоколах не рекомендуется использовать антибиотики из группы нитроимидазолов и линкозамидов в первом триместре. Отмечается целесообразность назначения вагинальных антисептиков широкого спектра действия, безопасность которых подтверждена на любом сроке беременности и в период грудного вскармливания [82].
В отечественных протоколах не рекомендуется использовать антибиотики из группы нитроимидазолов и линкозамидов в первом триместре. Отмечается целесообразность назначения вагинальных антисептиков широкого спектра действия, безопасность которых подтверждена на любом сроке беременности и в период грудного вскармливания [82].
 Вышеизложенное еще раз подтверждает необходимость скрининга и лечения бессимптомной бактериурии на ранних сроках беременности до развития необратимых инфекционно-воспалительных изменений в фетоплацентарном комплексе.
Вышеизложенное еще раз подтверждает необходимость скрининга и лечения бессимптомной бактериурии на ранних сроках беременности до развития необратимых инфекционно-воспалительных изменений в фетоплацентарном комплексе.

 Выявление и лечение урогенитальной инфекции в первом триместре – самый эффективный способ профилактики преждевременных родов, особенно до 30 недель беременности, когда прогноз заболеваемости и выживаемости новорожденного наиболее неблагоприятный.
Выявление и лечение урогенитальной инфекции в первом триместре – самый эффективный способ профилактики преждевременных родов, особенно до 30 недель беременности, когда прогноз заболеваемости и выживаемости новорожденного наиболее неблагоприятный.
 При этом в генезе инфекционно-индуцируемых осложнений беременности ключевую роль играет длительная контаминация фетоплацентарного комплекса микробными возбудителями в первую очередь из органов мочеполовой системы, вызывающая ответную воспалительную реакцию со стороны плодных оболочек, плаценты, околоплодных вод и плода.
При этом в генезе инфекционно-индуцируемых осложнений беременности ключевую роль играет длительная контаминация фетоплацентарного комплекса микробными возбудителями в первую очередь из органов мочеполовой системы, вызывающая ответную воспалительную реакцию со стороны плодных оболочек, плаценты, околоплодных вод и плода.
 — 2004 № 4. — С. 84 — 86.
— 2004 № 4. — С. 84 — 86. / Под ред. акад. Г.Т. Сухих. Москва [б.и.], 2009. — 432 с.
/ Под ред. акад. Г.Т. Сухих. Москва [б.и.], 2009. — 432 с. Воропаева, С.Д. Количественные критерии колонизации полости матки условно-патогенными микробами для микробиологической диагностики эндометрита Текст. / С.Д. Воропаева, И.Э. Соколова // Лабораторное дело. -1987.-№ 8.-С. 21 -24.
Воропаева, С.Д. Количественные критерии колонизации полости матки условно-патогенными микробами для микробиологической диагностики эндометрита Текст. / С.Д. Воропаева, И.Э. Соколова // Лабораторное дело. -1987.-№ 8.-С. 21 -24. : монография / Б.Л. Гуртовой, В.И.Кулаков, С.Д. Воропаева. // М.: Триада-Х, 2004. 176 е., Библиогр.: с. 174 — 176.
: монография / Б.Л. Гуртовой, В.И.Кулаков, С.Д. Воропаева. // М.: Триада-Х, 2004. 176 е., Библиогр.: с. 174 — 176. / М.И. Кузнецов, М.Э. Белковская, О.И. Бабаева // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. 2000. — Т. 8, № 4. — С. 284 — 288.
/ М.И. Кузнецов, М.Э. Белковская, О.И. Бабаева // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. 2000. — Т. 8, № 4. — С. 284 — 288. / В.И. Кулаков, В.Н. Серов // АиГ-информ. 1998. — № 1.1. C. 31-32.
/ В.И. Кулаков, В.Н. Серов // АиГ-информ. 1998. — № 1.1. C. 31-32. : (обзор) / Б.Е. Розенфельд // Ультразвук, диагностика. -1995.- №3.-С. 21 -28.
: (обзор) / Б.Е. Розенфельд // Ультразвук, диагностика. -1995.- №3.-С. 21 -28. : монография / Г.Т. Сухих, Л.В. Ванько, В.И. Кулаков. -М.: Издательство НГМА, 1997. с.226.
: монография / Г.Т. Сухих, Л.В. Ванько, В.И. Кулаков. -М.: Издательство НГМА, 1997. с.226. Текст. / О.И. Фролова, И.А. Ильичева // Российский вестник перинатологии и педиатрии. 2003. — № 1. — С. 63 — 64.
Текст. / О.И. Фролова, И.А. Ильичева // Российский вестник перинатологии и педиатрии. 2003. — № 1. — С. 63 — 64. J. Obstet. Gynecol. 2001. — Vol. 185., № 5. -P. 1232- 1238.
J. Obstet. Gynecol. 2001. — Vol. 185., № 5. -P. 1232- 1238. / N. Smorgick [et al.] // Fetal. Diagn. Ther. 2007. — Vol. 22, № 2. — P. 90 — 93.
/ N. Smorgick [et al.] // Fetal. Diagn. Ther. 2007. — Vol. 22, № 2. — P. 90 — 93. / Feikin D.R. [et al.] // Am. J. Obstet. Gynecol. -2001. Vol. 184., № 3. -P. 427 — 433.
/ Feikin D.R. [et al.] // Am. J. Obstet. Gynecol. -2001. Vol. 184., № 3. -P. 427 — 433. / J. Bates, J. Evans, G. Mason // Brit. J. Obstet. Gynecol. 1996. — Vol. 103, № 7. — P. 670 — 675.
/ J. Bates, J. Evans, G. Mason // Brit. J. Obstet. Gynecol. 1996. — Vol. 103, № 7. — P. 670 — 675. / M.R. Bush, L. Rosa // Am. J. Obstet.Gynecol. 1994. — Vol. 84, № 3. — P. 61 — 63.
/ M.R. Bush, L. Rosa // Am. J. Obstet.Gynecol. 1994. — Vol. 84, № 3. — P. 61 — 63. / T. Yamada [et al.] // Am. J. Reprod. Immunol. 2002. — Vol. 47. — P. 98 — 103.
/ T. Yamada [et al.] // Am. J. Reprod. Immunol. 2002. — Vol. 47. — P. 98 — 103. — Vol. 2. — P.260 — 263.
— Vol. 2. — P.260 — 263. Rockenbauer // Eur. J. Obstet. Gynecol. Reprod. 2000. — Vol. 88. — P. 27 -33.
Rockenbauer // Eur. J. Obstet. Gynecol. Reprod. 2000. — Vol. 88. — P. 27 -33. / S.Y. Segel [et al.] // Am. J. Obstet. Gynecol. 2003. — Vol. 189.-P. 799-802.
/ S.Y. Segel [et al.] // Am. J. Obstet. Gynecol. 2003. — Vol. 189.-P. 799-802. / H.N. Simhan [et al.] // Am. J. Obstet. Gynecol. 2003. — Vol. 189.-P. 1150- 1154.
/ H.N. Simhan [et al.] // Am. J. Obstet. Gynecol. 2003. — Vol. 189.-P. 1150- 1154. Clin. Pharmacol. 2000. — Vol. 50. — P. 161 — 165.
Clin. Pharmacol. 2000. — Vol. 50. — P. 161 — 165. / S. Gerber, Y. Vial, P. Hohlfeld // J. Infect. Dis. 2003. — Vol. 187.-P. 518.
/ S. Gerber, Y. Vial, P. Hohlfeld // J. Infect. Dis. 2003. — Vol. 187.-P. 518. H. Mechanisms of placental invasion of the uterus and their control text. / C.H. Graham, P.K. Lala // Biochem. Cell. Biol. 1992. — Vol. 70. -P. 867 — 874.
H. Mechanisms of placental invasion of the uterus and their control text. / C.H. Graham, P.K. Lala // Biochem. Cell. Biol. 1992. — Vol. 70. -P. 867 — 874. 1783 p.
1783 p. / N. Athayde [et al.] // Am. J. Obstet. Gynecol. -2000. Vol. 182., № 1. — P. 135-141.
/ N. Athayde [et al.] // Am. J. Obstet. Gynecol. -2000. Vol. 182., № 1. — P. 135-141. Koren, G. Drugs in pregnancy text. / G. Koren, A. Pastuszac, S. Ito // N. Engl. J. Med. 1998 — Vol. 338. — P. 1128 — 1137.
Koren, G. Drugs in pregnancy text. / G. Koren, A. Pastuszac, S. Ito // N. Engl. J. Med. 1998 — Vol. 338. — P. 1128 — 1137. / T.F. McElrath, J.L. Hecht, O. Dammann // Am. J. Epidemiol. 2008. — Vol. 168, № 9. — P. 993 — 994.
/ T.F. McElrath, J.L. Hecht, O. Dammann // Am. J. Epidemiol. 2008. — Vol. 168, № 9. — P. 993 — 994. — P. 1168 -1172.
— P. 1168 -1172. : Seminars in Perinatology 1993. — Vol. 17, № 6. — P. 420 — 425.
: Seminars in Perinatology 1993. — Vol. 17, № 6. — P. 420 — 425. 1999. — Vol. 56. — P. 409 — 420.
1999. — Vol. 56. — P. 409 — 420. : (the review) / C.M. Salafia // Clin. Obstet. Gynecol. 1997. — Vol. 40, № 4. — P. 740 -749.
: (the review) / C.M. Salafia // Clin. Obstet. Gynecol. 1997. — Vol. 40, № 4. — P. 740 -749. Invest. 1983. — Vol. 48, №1. — P. 13 — 14.
Invest. 1983. — Vol. 48, №1. — P. 13 — 14. Womens. Assoc.-2001.-Vol. 56, №3.-P. 100- 104.
Womens. Assoc.-2001.-Vol. 56, №3.-P. 100- 104. -Vol. 185, № 1.-P. 163 -165.
-Vol. 185, № 1.-P. 163 -165. / C. Zhang, D. Zhu, X. Guo // Zhonghua Fu Chan Ke Za Zhi. 2002. — Vol. 37, №3.-P. 149-151.
/ C. Zhang, D. Zhu, X. Guo // Zhonghua Fu Chan Ke Za Zhi. 2002. — Vol. 37, №3.-P. 149-151.
 е. его можно только предполагать. При решении вопроса об удалении матки или другого оперативного вмешательства необходимо учитывать, что признаков «классического» эндометрита может и не быть. Очень часто в клинической картине преобладают системные проявления, в виде нарастания симптомов полиорганной недостаточности. Недооценка этого фактора и служит причиной задержки с санацией очага инфекции, как основного лечебного мероприятия, определяющего выживаемость пациентки.
е. его можно только предполагать. При решении вопроса об удалении матки или другого оперативного вмешательства необходимо учитывать, что признаков «классического» эндометрита может и не быть. Очень часто в клинической картине преобладают системные проявления, в виде нарастания симптомов полиорганной недостаточности. Недооценка этого фактора и служит причиной задержки с санацией очага инфекции, как основного лечебного мероприятия, определяющего выживаемость пациентки.
 ) — это может служить показанием для родоразрешения, но не для удаления матки.
) — это может служить показанием для родоразрешения, но не для удаления матки.
 Ввиду полной автоматизации и картриджной системы оборудование признано аппаратом «Point of care» и не требует наличия помещений, аккредитованных под ПЦР лабораторию [79-83].
Ввиду полной автоматизации и картриджной системы оборудование признано аппаратом «Point of care» и не требует наличия помещений, аккредитованных под ПЦР лабораторию [79-83]. 65
65
 8) для целевого значения среднего артериального давления более 65 мм рт. ст. (уровень 1С): препарат первой очереди — норадреналин (уровень 1В), который применяется один или в комбинации с адреналином (уровень 2В) или вазопрессином. Инфузия вазопрессоров начинается с минимальной дозы. Допамин и мезатон не должны использоваться как препараты первой линии для коррекции гемодинамики при септическом шоке (уровень 2С). Задержка с началом введения норадреналина при развитии септического шока в течение 6 часов увеличивает летальность в 3 раза ,,.
8) для целевого значения среднего артериального давления более 65 мм рт. ст. (уровень 1С): препарат первой очереди — норадреналин (уровень 1В), который применяется один или в комбинации с адреналином (уровень 2В) или вазопрессином. Инфузия вазопрессоров начинается с минимальной дозы. Допамин и мезатон не должны использоваться как препараты первой линии для коррекции гемодинамики при септическом шоке (уровень 2С). Задержка с началом введения норадреналина при развитии септического шока в течение 6 часов увеличивает летальность в 3 раза ,,. После болюсного введения 50 мг препарат вводится в виде постоянной внутривенной инфузии для предотвращения колебаний уровня глюкозы. Кортикостероиды должны быть отменены как только прекращается ведение вазопрессоров. Кортикостероиды не должны применяться при отсутствии клиники шока (уровень ID) ,[87-90].
После болюсного введения 50 мг препарат вводится в виде постоянной внутривенной инфузии для предотвращения колебаний уровня глюкозы. Кортикостероиды должны быть отменены как только прекращается ведение вазопрессоров. Кортикостероиды не должны применяться при отсутствии клиники шока (уровень ID) ,[87-90].



 и отсутствии эффекта от изложенного в пп. 1-6 применение экстракорпоральной мембранной оксигенации.
и отсутствии эффекта от изложенного в пп. 1-6 применение экстракорпоральной мембранной оксигенации.



 Такой ребёнок или умирает незадолго после родов, или уже рождается мёртвым. По МКБ 10 шифруется кодом Q00.0. Встречается крайне редко.
Такой ребёнок или умирает незадолго после родов, или уже рождается мёртвым. По МКБ 10 шифруется кодом Q00.0. Встречается крайне редко. Главными причинами заболевания являются несколько иные осложнения в здоровье родителей, в число которых входят:
Главными причинами заболевания являются несколько иные осложнения в здоровье родителей, в число которых входят:
 Возможно субклиническое течение заболевания с минимальной симптоматикой.
Возможно субклиническое течение заболевания с минимальной симптоматикой.
 Не исключен гематогенный занос микроорганизмов из существующих экстрагенитальных очагов хронической инфекции. • Доступ к матке и плодному пузырю. В 98% случаев физиологической беременности амниотическая жидкость стерильна. От инфицирования ее защищают плодные оболочки и слизь, замыкающая канал шейки матки. Действие этих защитных механизмов ослабляется при истмико-цервикальной недостаточности, подтекании околоплодных вод, разрыве плодного пузыря. Вероятность воспаления особенно возрастает в родах с безводным промежутком более 24 часов. • Инвазивные диагностические и лечебные манипуляции. В некоторых случаях при осложненном течении беременности, подозрении на аномалии развития или болезни плода выполняют исследования с проникновением в полость матки и плодный пузырь. Наиболее опасными в плане развития хориоамнионита являются амниоскопия, амниоцентез, кордоцентез, плацентоцентез. Инфицирование также возможно в ходе амниоинфузии и внутриутробного переливания крови. • Снижение иммунитета.
Не исключен гематогенный занос микроорганизмов из существующих экстрагенитальных очагов хронической инфекции. • Доступ к матке и плодному пузырю. В 98% случаев физиологической беременности амниотическая жидкость стерильна. От инфицирования ее защищают плодные оболочки и слизь, замыкающая канал шейки матки. Действие этих защитных механизмов ослабляется при истмико-цервикальной недостаточности, подтекании околоплодных вод, разрыве плодного пузыря. Вероятность воспаления особенно возрастает в родах с безводным промежутком более 24 часов. • Инвазивные диагностические и лечебные манипуляции. В некоторых случаях при осложненном течении беременности, подозрении на аномалии развития или болезни плода выполняют исследования с проникновением в полость матки и плодный пузырь. Наиболее опасными в плане развития хориоамнионита являются амниоскопия, амниоцентез, кордоцентез, плацентоцентез. Инфицирование также возможно в ходе амниоинфузии и внутриутробного переливания крови. • Снижение иммунитета. Более активное размножение условно-патогенных и патогенных микроорганизмов происходит при ослаблении защитных сил организма. Провоцирующими факторами иммунной недостаточности становятся простудные заболевания, обострения экстрагенитальной патологии, длительные или интенсивные физические и психические нагрузки, прием медикаментов с прямым или вторичным иммуносупрессорным эффектом. Риск возникновения хориоамнионита также возрастает с началом естественных родов, особенно если в их ходе многократно проводятся пальцевые влагалищные исследования после вскрытия плодных оболочек или выполняется внутренняя кардиотокография плода для получения объективных данных о его состоянии и характеристиках сократительной активности матки.
Более активное размножение условно-патогенных и патогенных микроорганизмов происходит при ослаблении защитных сил организма. Провоцирующими факторами иммунной недостаточности становятся простудные заболевания, обострения экстрагенитальной патологии, длительные или интенсивные физические и психические нагрузки, прием медикаментов с прямым или вторичным иммуносупрессорным эффектом. Риск возникновения хориоамнионита также возрастает с началом естественных родов, особенно если в их ходе многократно проводятся пальцевые влагалищные исследования после вскрытия плодных оболочек или выполняется внутренняя кардиотокография плода для получения объективных данных о его состоянии и характеристиках сократительной активности матки.


 Диагностический поиск направлен на выявление признаков локального воспаления околоплодных оболочек, оценку состояния плода и определение возможных возбудителей.
Диагностический поиск направлен на выявление признаков локального воспаления околоплодных оболочек, оценку состояния плода и определение возможных возбудителей. Уровень C-реактивного белка превышает 5,0 мг/л. • УЗИ матки и плода.
Уровень C-реактивного белка превышает 5,0 мг/л. • УЗИ матки и плода.
 В последующем возможна коррекция назначений в зависимости от чувствительности флоры. • Профилактика осложнений антибиотикотерапии.
В последующем возможна коррекция назначений в зависимости от чувствительности флоры. • Профилактика осложнений антибиотикотерапии.
 С.
С. Патология может иметь и другие названия:
Патология может иметь и другие названия: Техника выполнения: Подача кислорода через аппарат Боброва 1.Вымыть руки на гигиеническом уровне, одеть перчатки. 2.Подготовить к работе аппарат Боброва: налить в чистую стеклянную емкость дистиллированную воду на 2/3 объема, температурой 300С – 400С и завинтить винт до упора на пробке для обеспечения герметичности соединения. Провести контроль уровня воды в аппарате – в воду погружена только одна стеклянная трубка. 3.Подсоединить к стеклянной трубке аппарата (погруженной в воду) переходную поливинилхлоридную трубку и подсоединить ее свободный конец к вентилю на системе для централизованной подачи кислорода. 4.Подсоединить к другой стеклянной трубке аппарата (находится над водой) воронку. Можно присоединить носовую канюлю. 5. Открыть кран на системе подачи кислорода и отрегулировать скорость подачи кислорода (4-5 литров в минуту). Для контроля скорости подачи кислорода – поднести воронку, через которую поступает кислород, к ладони другой руки и убедиться, что кислород поступает с умеренной силой.
Техника выполнения: Подача кислорода через аппарат Боброва 1.Вымыть руки на гигиеническом уровне, одеть перчатки. 2.Подготовить к работе аппарат Боброва: налить в чистую стеклянную емкость дистиллированную воду на 2/3 объема, температурой 300С – 400С и завинтить винт до упора на пробке для обеспечения герметичности соединения. Провести контроль уровня воды в аппарате – в воду погружена только одна стеклянная трубка. 3.Подсоединить к стеклянной трубке аппарата (погруженной в воду) переходную поливинилхлоридную трубку и подсоединить ее свободный конец к вентилю на системе для централизованной подачи кислорода. 4.Подсоединить к другой стеклянной трубке аппарата (находится над водой) воронку. Можно присоединить носовую канюлю. 5. Открыть кран на системе подачи кислорода и отрегулировать скорость подачи кислорода (4-5 литров в минуту). Для контроля скорости подачи кислорода – поднести воронку, через которую поступает кислород, к ладони другой руки и убедиться, что кислород поступает с умеренной силой. 6.Попросить пациента дышать правильно: вдох через рот, выдох через нос. 7.По мере подачи кислорода пациенту надавливать на подушку и сворачивать ее с противоположного конца, пока весь кислород не выделится полностью. Закрыть кран на подушке. 8.Убрать кислородную подушку (через 15 минут, если подавалась кислородная смесь, содержащая 80 — 100% кислорода). Отсоединить воронку. 9Уточнить самочувствие пациента 10.Повторить подачу кислорода через 10-15 минут (по необходимости). Последующий уход: 1.Дать пациенту витаминизированное питьё. 2.Весь использованный инструментарий подвергнуть дезинфекции. Воронка подвергается дезинфекции способом протирания 70% спиртом. Снять перчатки, продезинфицировать. Вымыть и высушить руки. 3.Осуществлять ежедневный тщательный уход за слизистыми оболочками пациента Возможные осложнения: 1.Сухость и воспаление слизистой оболочки полости рта, носа. 2.Интоксикация кислородом. 3.Нарушение ритма дыхания и сердечной деятельности.
6.Попросить пациента дышать правильно: вдох через рот, выдох через нос. 7.По мере подачи кислорода пациенту надавливать на подушку и сворачивать ее с противоположного конца, пока весь кислород не выделится полностью. Закрыть кран на подушке. 8.Убрать кислородную подушку (через 15 минут, если подавалась кислородная смесь, содержащая 80 — 100% кислорода). Отсоединить воронку. 9Уточнить самочувствие пациента 10.Повторить подачу кислорода через 10-15 минут (по необходимости). Последующий уход: 1.Дать пациенту витаминизированное питьё. 2.Весь использованный инструментарий подвергнуть дезинфекции. Воронка подвергается дезинфекции способом протирания 70% спиртом. Снять перчатки, продезинфицировать. Вымыть и высушить руки. 3.Осуществлять ежедневный тщательный уход за слизистыми оболочками пациента Возможные осложнения: 1.Сухость и воспаление слизистой оболочки полости рта, носа. 2.Интоксикация кислородом. 3.Нарушение ритма дыхания и сердечной деятельности. ru 🎓
ru 🎓


 При необходимости приложить повторно с интервалом 15-20 минут. Общее время воздействия не должно превышать 2-х часов с учетом интервалов.
При необходимости приложить повторно с интервалом 15-20 минут. Общее время воздействия не должно превышать 2-х часов с учетом интервалов.









 2
2
 2
2




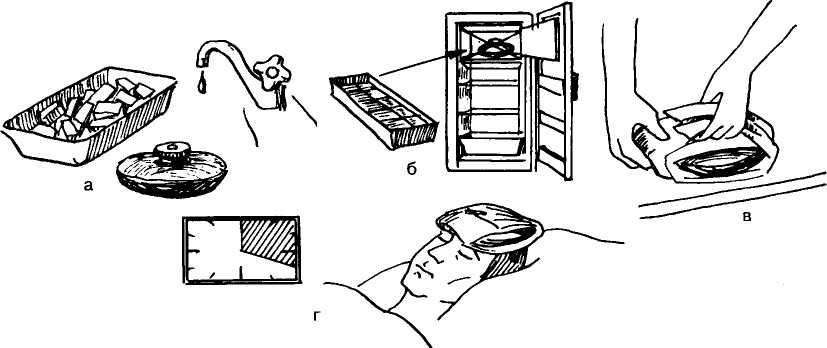
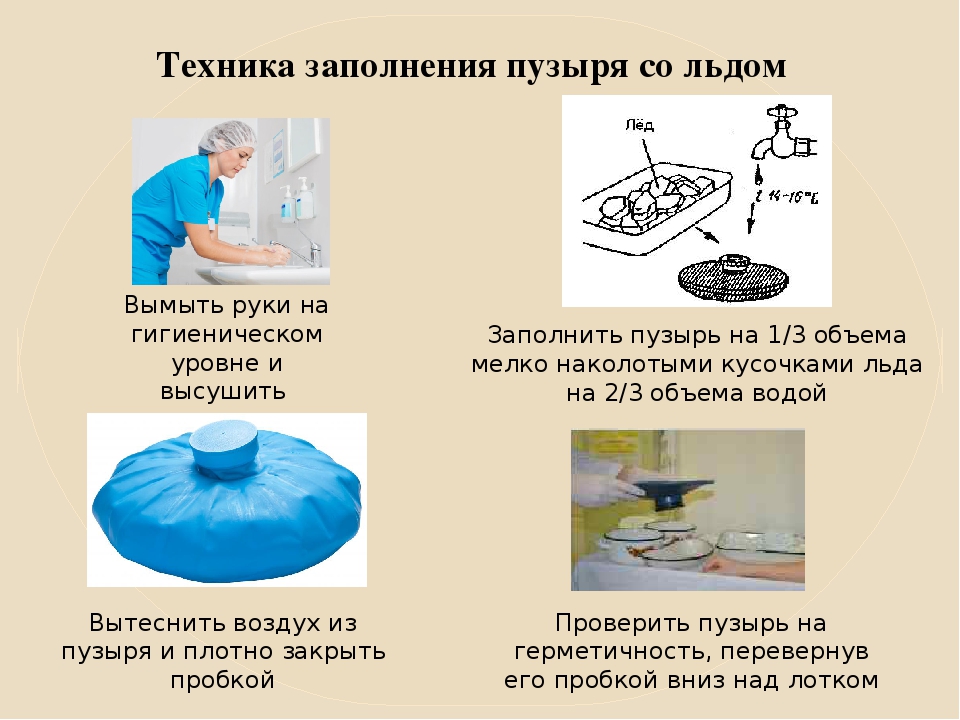



 В настоящее время в развитых странах до 70% пациентов получают хирургическое лечение в учреждениях, работающих по такой технологии. Это объясняется тем, что риск операции в круглосуточном стационаре и в учреждении, использующем технологию хирургии одного дня, равнозначен. Безусловно, применение данной технологии требует отбора пациентов, соответствующе техническое оснащение и высокий уровень квалификации специалистов.
В настоящее время в развитых странах до 70% пациентов получают хирургическое лечение в учреждениях, работающих по такой технологии. Это объясняется тем, что риск операции в круглосуточном стационаре и в учреждении, использующем технологию хирургии одного дня, равнозначен. Безусловно, применение данной технологии требует отбора пациентов, соответствующе техническое оснащение и высокий уровень квалификации специалистов.


 В этой ситуации могут проявиться ранее скрыто протекавшие заболевания. Поэтому так важно до операции пройти минимально необходимое обследование.
В этой ситуации могут проявиться ранее скрыто протекавшие заболевания. Поэтому так важно до операции пройти минимально необходимое обследование.

 В настоящее время установлено, что дефекты брюшной стенки, способствующие образованию грыж, обусловлены наследственными факторами, и проявляются чаще всего в детском, подростковом возрасте или в возрасте старше 50 лет.
В настоящее время установлено, что дефекты брюшной стенки, способствующие образованию грыж, обусловлены наследственными факторами, и проявляются чаще всего в детском, подростковом возрасте или в возрасте старше 50 лет. После таких операций рецидивы крайне редки. Использование современных синтетических материалов для сеток и хирургических шовных нитей крайне редко (редкие исключения) приводит к их отторжению организмом. Синтетические материалы в настоящее время широко используются в медицине. Это протезы клапанов сердца, искусственные сосуды, суставы и многие другие, без которых в настоящее время трудно представить успехи в хирургии. В том числе и при лечении грыж.
После таких операций рецидивы крайне редки. Использование современных синтетических материалов для сеток и хирургических шовных нитей крайне редко (редкие исключения) приводит к их отторжению организмом. Синтетические материалы в настоящее время широко используются в медицине. Это протезы клапанов сердца, искусственные сосуды, суставы и многие другие, без которых в настоящее время трудно представить успехи в хирургии. В том числе и при лечении грыж. Такой шов, спустя 8-10 дней, нуждается в снятии. Процедура эта совершенно безболезненна, если все сделано правильно. Аналогичный шов можно наложить рассасывающейся нитью и концы ее оставить под кожей. Такой шов не нуждается в снятии. Нить, в зависимости от ее свойств, через определенное время рассосется. Казалось бы, это оптимальный вариант. Однако то обстоятельство, что в тканях хоть и временно остается инородное тело – нить, может стать причиной неприятный ощущений в области рубца. Косметический шов можно наложить не на всех участках тела, окончательное решение по этому поводу принимает оперирующий врач.
Такой шов, спустя 8-10 дней, нуждается в снятии. Процедура эта совершенно безболезненна, если все сделано правильно. Аналогичный шов можно наложить рассасывающейся нитью и концы ее оставить под кожей. Такой шов не нуждается в снятии. Нить, в зависимости от ее свойств, через определенное время рассосется. Казалось бы, это оптимальный вариант. Однако то обстоятельство, что в тканях хоть и временно остается инородное тело – нить, может стать причиной неприятный ощущений в области рубца. Косметический шов можно наложить не на всех участках тела, окончательное решение по этому поводу принимает оперирующий врач.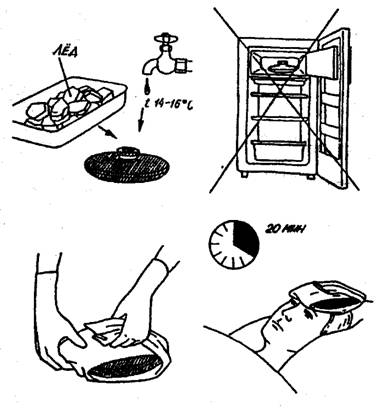
 Как партнер Amazon я зарабатываю на соответствующих покупках.
Как партнер Amazon я зарабатываю на соответствующих покупках. 

 Не слишком увлекайтесь перемешиванием на этом этапе, иначе вы создадите много пузырей. Размешайте достаточно, чтобы мыло смешалось с раствором.
Не слишком увлекайтесь перемешиванием на этом этапе, иначе вы создадите много пузырей. Размешайте достаточно, чтобы мыло смешалось с раствором.
 Множество возможностей для веселого, замороженного соревнования!
Множество возможностей для веселого, замороженного соревнования! Кукурузный сироп обеспечивает ту хорошую густоту, которая необходима нашему соку, чтобы образовался прочный пузырь. Если после создания пузырей мы их осторожно выбьем, они будут катиться по земле, как шарики!
Кукурузный сироп обеспечивает ту хорошую густоту, которая необходима нашему соку, чтобы образовался прочный пузырь. Если после создания пузырей мы их осторожно выбьем, они будут катиться по земле, как шарики!
 На прошлой неделе наши температуры упали ниже -30 F, бррррррррр. Поскольку школы были закрыты, мы решили провести небольшой научный эксперимент в холодную погоду. Мы рылись в ящике с тротуарным мелом, водяных пистолетах и летних принадлежностях, чтобы найти наши жезлы для мыльных пузырей. Должен сказать, я был более взволнован, чем дети. Я полностью виню в своем волнении Pinterest и все красивые фотографии. Не могу дождаться, чтобы создать наших собственных замороженных пузырей .
На прошлой неделе наши температуры упали ниже -30 F, бррррррррр. Поскольку школы были закрыты, мы решили провести небольшой научный эксперимент в холодную погоду. Мы рылись в ящике с тротуарным мелом, водяных пистолетах и летних принадлежностях, чтобы найти наши жезлы для мыльных пузырей. Должен сказать, я был более взволнован, чем дети. Я полностью виню в своем волнении Pinterest и все красивые фотографии. Не могу дождаться, чтобы создать наших собственных замороженных пузырей . Я просто думаю, что мои ожидания могли быть немного искажены;)
Я просто думаю, что мои ожидания могли быть немного искажены;) Это было немного похоже на скорлупу треснувшего яйца.
Это было немного похоже на скорлупу треснувшего яйца. В следующий раз я хочу попробовать рецепт с глицерином и сравнить эти результаты.
В следующий раз я хочу попробовать рецепт с глицерином и сравнить эти результаты. Мы думаем, что это была наша основная проблема в этом эксперименте, а не раствор или температура. Но как мы надували пузыри. Те, что дети ловили на палочки с пузырями, работали отлично. В следующий раз мы попробуем надуть наши пузыри выше, чтобы увидеть, замерзнут ли пузыри, прежде чем упасть на землю.
Мы думаем, что это была наша основная проблема в этом эксперименте, а не раствор или температура. Но как мы надували пузыри. Те, что дети ловили на палочки с пузырями, работали отлично. В следующий раз мы попробуем надуть наши пузыри выше, чтобы увидеть, замерзнут ли пузыри, прежде чем упасть на землю.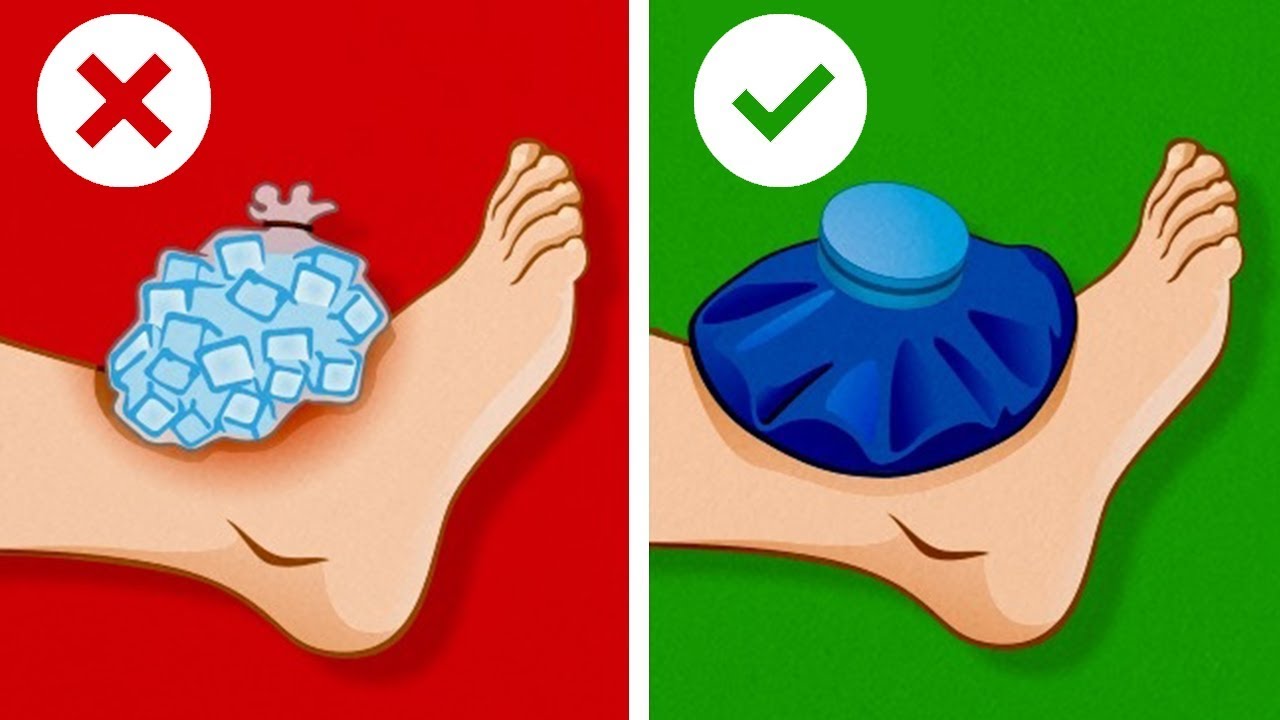
 (И что самое приятное? Поскольку в этом упражнении используется только вода и мыло, нет причин беспокоиться о возможных пятнах или грязной уборке!)
(И что самое приятное? Поскольку в этом упражнении используется только вода и мыло, нет причин беспокоиться о возможных пятнах или грязной уборке!) Убедитесь, что вы натянули ленту и все время держите ее в контакте с чашей.
Убедитесь, что вы натянули ленту и все время держите ее в контакте с чашей. Сам трюк представляет собой популярный зимний научный эксперимент, когда температура опускается ниже нуля: выйдите на улицу, надуйте мыльный пузырь, аккуратно шлепните его на снег или лед и наблюдайте, как кристаллы танцуют на пленке, пока все это не станет тонким ледяным шаром. . Визуально это потрясающе, но до недавнего времени люди не знали точно, , почему пузырей замерзают именно таким завораживающим образом.
Сам трюк представляет собой популярный зимний научный эксперимент, когда температура опускается ниже нуля: выйдите на улицу, надуйте мыльный пузырь, аккуратно шлепните его на снег или лед и наблюдайте, как кристаллы танцуют на пленке, пока все это не станет тонким ледяным шаром. . Визуально это потрясающе, но до недавнего времени люди не знали точно, , почему пузырей замерзают именно таким завораживающим образом. Вот почему мы называем это эффектом снежного шара », — говорит Джонатан Борейко, соавтор новой статьи об эффекте снежного шара, только что опубликованной в журнале Nature Communications .
Вот почему мы называем это эффектом снежного шара », — говорит Джонатан Борейко, соавтор новой статьи об эффекте снежного шара, только что опубликованной в журнале Nature Communications .
 Этого крошечного тепла (обычно всего несколько градусов) достаточно, чтобы мыло начало подниматься к вершине пузыря, где морозильная камера все еще сохраняет его холодным.
Этого крошечного тепла (обычно всего несколько градусов) достаточно, чтобы мыло начало подниматься к вершине пузыря, где морозильная камера все еще сохраняет его холодным. Все, что вам нужно, это немного мыльного раствора, холодная поверхность (например, снег) и день, когда воздух ниже нуля.
Все, что вам нужно, это немного мыльного раствора, холодная поверхность (например, снег) и день, когда воздух ниже нуля.
 Только убедитесь, что обеспечивает присмотр взрослых .
Только убедитесь, что обеспечивает присмотр взрослых .

 Многие из них несут сухой лед.
Многие из них несут сухой лед.
 Дети будут удивлены, когда увидят, как сухой лед превращается из твердого вещества прямо в газ. С помощью этого научного набора, сделанного своими руками, дети также смогут изучить скорость реакции, когда они экспериментируют с различной температурой воды и узнают о факторах, которые превращают обычные пузыри в супер подпрыгивающие.
Дети будут удивлены, когда увидят, как сухой лед превращается из твердого вещества прямо в газ. С помощью этого научного набора, сделанного своими руками, дети также смогут изучить скорость реакции, когда они экспериментируют с различной температурой воды и узнают о факторах, которые превращают обычные пузыри в супер подпрыгивающие.
 Хотя большинство из них лопаются в течение секунд, что удивительно, некоторые остаются замороженными на несколько минут — «Думаю, самое долгое, что у меня когда-либо оставался неповрежденным пузырь, было около семи минут», — вспоминает она.
Хотя большинство из них лопаются в течение секунд, что удивительно, некоторые остаются замороженными на несколько минут — «Думаю, самое долгое, что у меня когда-либо оставался неповрежденным пузырь, было около семи минут», — вспоминает она.


 Кроме наследственной обусловленности, к возникновению ДМПП могут приводить вирусные заболевания беременной (краснуха, ветряная оспа и др.), эндокринопатии, прием некоторых медикаментов и алкоголя во время беременности, производственные вредности, гестационные осложнения (токсикозы, угроза выкидыша и др.).
Кроме наследственной обусловленности, к возникновению ДМПП могут приводить вирусные заболевания беременной (краснуха, ветряная оспа и др.), эндокринопатии, прием некоторых медикаментов и алкоголя во время беременности, производственные вредности, гестационные осложнения (токсикозы, угроза выкидыша и др.).
 1. Жалобы и анамнез
1. Жалобы и анамнез
 Пациенты с небольшими дефектами (менее 8 — 10 мм) могут оставаться бессимптомными в течение четвертого и пятого десятилетий жизни, нередки случаи выявления порока у пациентов старше 70 лет, известно о четырех случаях выявления ДМПП у долгожителей [2, 3]. Причинами смерти пациентам с ДМПП являются пневмония, сердечная недостаточность или высокая легочная гипертензия.
Пациенты с небольшими дефектами (менее 8 — 10 мм) могут оставаться бессимптомными в течение четвертого и пятого десятилетий жизни, нередки случаи выявления порока у пациентов старше 70 лет, известно о четырех случаях выявления ДМПП у долгожителей [2, 3]. Причинами смерти пациентам с ДМПП являются пневмония, сердечная недостаточность или высокая легочная гипертензия.

 Диагностическое обследование пациента с подозрением на ДМПП направлено на определение размера и расположения ДМПП, функциональной оценки правого и левого желудочков и легочного кровообращения, а также сопутствующих пороков.
Диагностическое обследование пациента с подозрением на ДМПП направлено на определение размера и расположения ДМПП, функциональной оценки правого и левого желудочков и легочного кровообращения, а также сопутствующих пороков.

 2. Хирургическое лечение
2. Хирургическое лечение




 Для премедикации перед подачей пациента в операционную с целью седации и обеспечения эмоциональной стабильности применяются опиаты и/или бензодиазепины [22, 23].
Для премедикации перед подачей пациента в операционную с целью седации и обеспечения эмоциональной стабильности применяются опиаты и/или бензодиазепины [22, 23].

 Пациенты, их родители и врачи первичного звена должны быть проинструктированы о том, что необходимо сообщать о температуре или необычных симптомах (грудной или абдоминальной боли, рвоте, непривычной утомляемости) в первые недели после операции, так как эти симптомы могут представлять ранние признаки сердечной тампонады.
Пациенты, их родители и врачи первичного звена должны быть проинструктированы о том, что необходимо сообщать о температуре или необычных симптомах (грудной или абдоминальной боли, рвоте, непривычной утомляемости) в первые недели после операции, так как эти симптомы могут представлять ранние признаки сердечной тампонады. Легочная артериальная гипертензия.
Легочная артериальная гипертензия.
 Hoffman JIE, Kaplan S. The incidence of congenital heart disease. J Am CollCardiol. 2002; 39: 1890 — 900.
Hoffman JIE, Kaplan S. The incidence of congenital heart disease. J Am CollCardiol. 2002; 39: 1890 — 900. Mutations in human TBX5 [corrected] cause limb and cardiac malformation in Holt-Oram syndrome. Nat Genet. 1997; 15: 30 — 5.
Mutations in human TBX5 [corrected] cause limb and cardiac malformation in Holt-Oram syndrome. Nat Genet. 1997; 15: 30 — 5.
 J. Am. Coll. Cardiol. 2002; 39: 1836 — 44.
J. Am. Coll. Cardiol. 2002; 39: 1836 — 44. Методические рекомендации. М.: НЦССХ им. А.Н. Бакулева РАМН; 2015.
Методические рекомендации. М.: НЦССХ им. А.Н. Бакулева РАМН; 2015.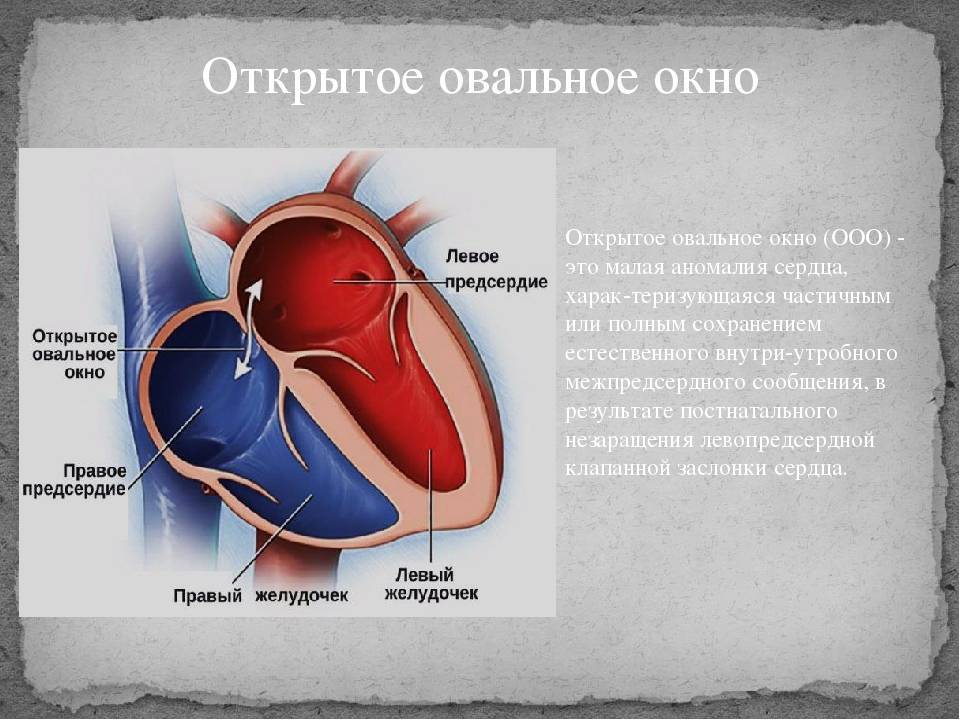 , д.м.н. (Краснодар)
, д.м.н. (Краснодар) О. д.м.н., (Москва)
О. д.м.н., (Москва) Уровни достоверности доказательности
Уровни достоверности доказательности Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.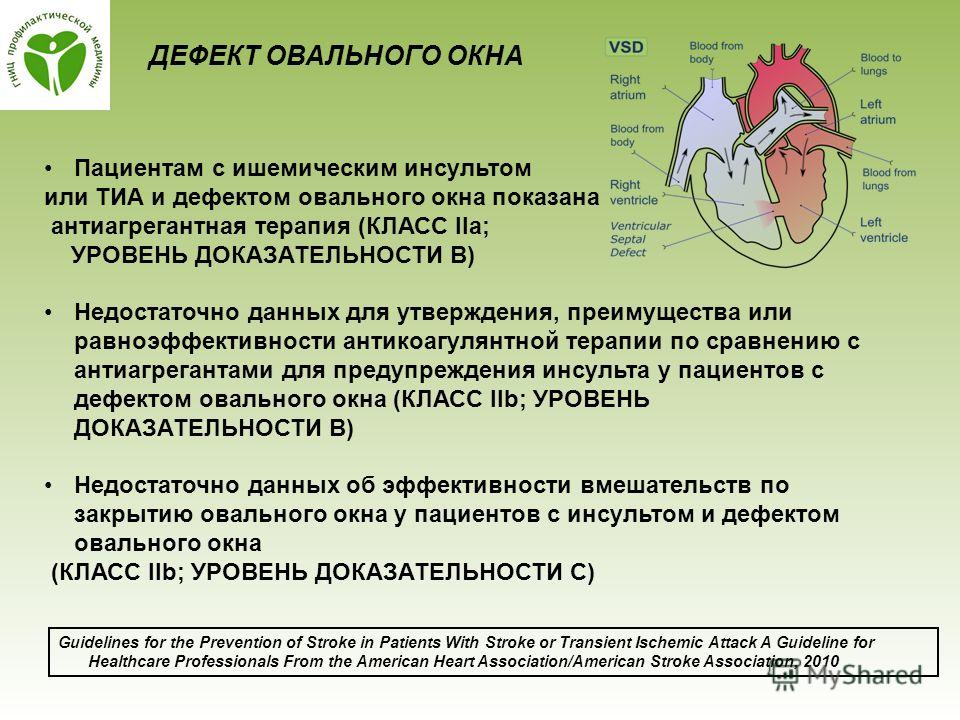 При этом пороке имеется отверстие в перегородке, разделяющей правое и левое предсердие на две отдельные камеры. Истинные дефекты межпредсердной перегородки могут быть очень больших размеров. Они располагаются в разных отделах самой перегородки, и тогда говорят о «центральном дефекте» или «дефекте без верхнего или нижнего края», «первичном» или «вторичном».
При этом пороке имеется отверстие в перегородке, разделяющей правое и левое предсердие на две отдельные камеры. Истинные дефекты межпредсердной перегородки могут быть очень больших размеров. Они располагаются в разных отделах самой перегородки, и тогда говорят о «центральном дефекте» или «дефекте без верхнего или нижнего края», «первичном» или «вторичном». Родители могут замечать их склонность к частым простудам, иногда заканчивающихся воспалением легких, что должно насторожить. Часто эти дети растут бледными, худенькими и несколько отличаются от своих здоровых сверстников.
Родители могут замечать их склонность к частым простудам, иногда заканчивающихся воспалением легких, что должно насторожить. Часто эти дети растут бледными, худенькими и несколько отличаются от своих здоровых сверстников. Закрытие дефекта таким «безоперационным» методом далеко не всегда возможно и требует определенных условий: анатомического расположения отверстия, достаточный возраст ребенка и др.
Закрытие дефекта таким «безоперационным» методом далеко не всегда возможно и требует определенных условий: анатомического расположения отверстия, достаточный возраст ребенка и др. Но существуют причины, в результате которых окно не исчезает и влечет развитие последствий.
Но существуют причины, в результате которых окно не исчезает и влечет развитие последствий. Это изменение может продолжаться большее время. По некоторым факторам щель остается. Если она диагностируется в 1-2 года, то ее относят к группе малых аномалий сердечного развития. У взрослых пациентов патология выявляется в основном случайно.
Это изменение может продолжаться большее время. По некоторым факторам щель остается. Если она диагностируется в 1-2 года, то ее относят к группе малых аномалий сердечного развития. У взрослых пациентов патология выявляется в основном случайно. Последствия этого для ребенка ими даже не обдумываются.
Последствия этого для ребенка ими даже не обдумываются. У взрослых пациентов патология диагностируется при обследовании организма по поводу других жалоб.
У взрослых пациентов патология диагностируется при обследовании организма по поводу других жалоб. Стадии аномалии различаются по степени повреждения органа и силе проявления признаков.
Стадии аномалии различаются по степени повреждения органа и силе проявления признаков.


 По истечении месяца данные пластыри самостоятельно рассасываются.
По истечении месяца данные пластыри самостоятельно рассасываются. При больших параметрах щели требуется хирургическое лечение.
При больших параметрах щели требуется хирургическое лечение. Профилактика направлена на поддержание здоровья человека и снижение вероятности возникновения осложнений.
Профилактика направлена на поддержание здоровья человека и снижение вероятности возникновения осложнений. Своевременное лечение, развитие хирургии или соблюдение назначений врача по ведению образа жизни помогают избежать риска развития осложнений и нормализовать работу сердца.
Своевременное лечение, развитие хирургии или соблюдение назначений врача по ведению образа жизни помогают избежать риска развития осложнений и нормализовать работу сердца.

 Одних только рубрик в этом классификаторе насчитывается более сотни. Условно их делят на “белые” и “синие”.
Одних только рубрик в этом классификаторе насчитывается более сотни. Условно их делят на “белые” и “синие”.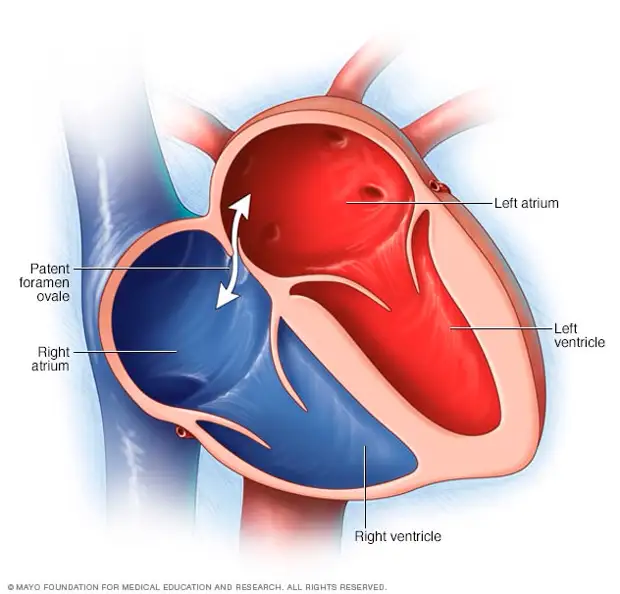

 Ряд МАРС имеет нестабильный характер и с возрастом исчезает. Частота — 2,2–10% в популяции, у детей с различной сердечной патологией — 10–25%, увеличивается при наследственных заболеваниях соединительной ткани.
Ряд МАРС имеет нестабильный характер и с возрастом исчезает. Частота — 2,2–10% в популяции, у детей с различной сердечной патологией — 10–25%, увеличивается при наследственных заболеваниях соединительной ткани.


 Например, с возрастом может уменьшиться степень пролапса МК, уменьшиться увеличенный евстахиев клапан, нормализоваться диаметр магистральных сосудов, может закрыться овальное окно. У ряда пациентов МАРС могут прогрессировать, например, может увеличиться степень пролапса МК, может увеличиться толщина его створок [3].
Например, с возрастом может уменьшиться степень пролапса МК, уменьшиться увеличенный евстахиев клапан, нормализоваться диаметр магистральных сосудов, может закрыться овальное окно. У ряда пациентов МАРС могут прогрессировать, например, может увеличиться степень пролапса МК, может увеличиться толщина его створок [3].
 По мнению E.
По мнению E.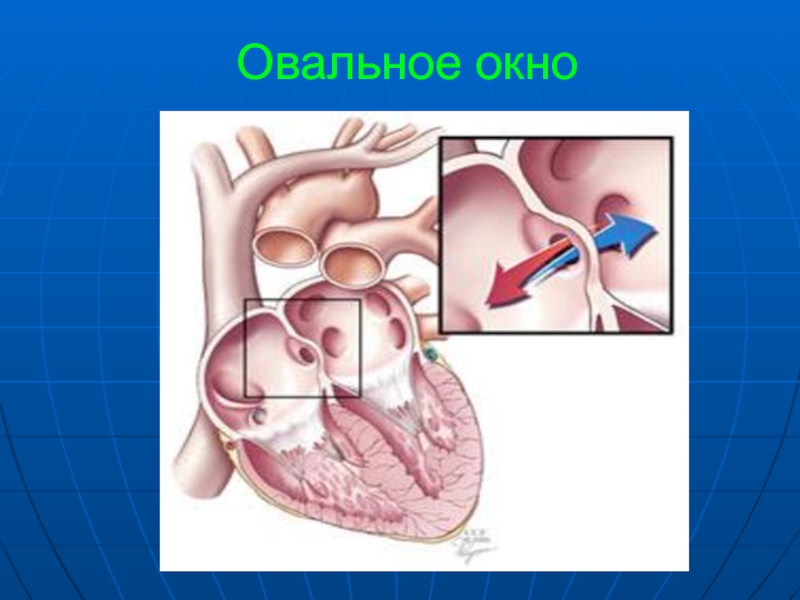 Но если размер клапана недостаточный, щель может закрыться не до конца, то есть останется какое-то отверстие, размеры которого определяется в миллиметрах. Из-за этого предсердия не изолируются друг от друга. Тогда ребенку выставляется диагноз открытого окна, который по-другому называется МАРС-синдромом.
Но если размер клапана недостаточный, щель может закрыться не до конца, то есть останется какое-то отверстие, размеры которого определяется в миллиметрах. Из-за этого предсердия не изолируются друг от друга. Тогда ребенку выставляется диагноз открытого окна, который по-другому называется МАРС-синдромом.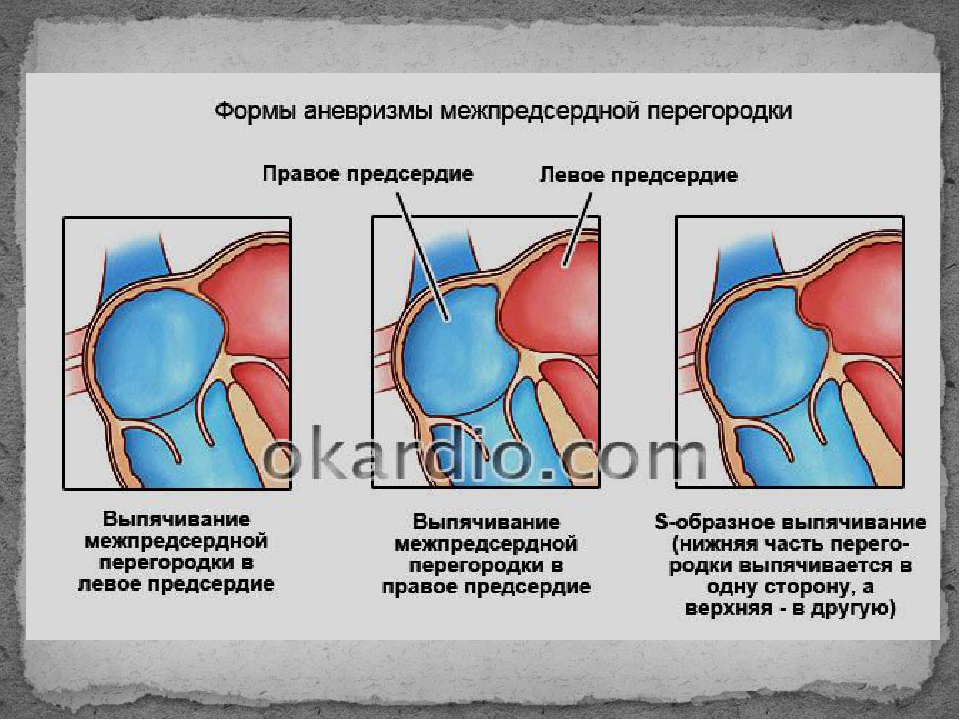 Однако часто бывает, что в формировании ВПС участвуют обе эти группы факторов одновременно.
Однако часто бывает, что в формировании ВПС участвуют обе эти группы факторов одновременно.



 Чтобы поставить диагноз ООО с лево-правым сбросом, обозначить код по МКБ 10, необходимо провести обследование.
Чтобы поставить диагноз ООО с лево-правым сбросом, обозначить код по МКБ 10, необходимо провести обследование.
 Экстренная операция с максимальным сроком подготовки в несколько суток: радикальная коррекция при тотальном аномальном дренаже лёгочных вен (ТАДЛВ), паллиативная коррекция при ТМС, ДМЖП, ОАВК • V класс. Операцию проводят неотложно в связи с кардиогенным шоком: различные варианты пороков в стадии декомпенсации.
Экстренная операция с максимальным сроком подготовки в несколько суток: радикальная коррекция при тотальном аномальном дренаже лёгочных вен (ТАДЛВ), паллиативная коррекция при ТМС, ДМЖП, ОАВК • V класс. Операцию проводят неотложно в связи с кардиогенным шоком: различные варианты пороков в стадии декомпенсации.


 Нельзя курить, пить, принимать наркотики и делать все, что может хоть как-то сказаться на здоровье плода в утробе малыша.
Нельзя курить, пить, принимать наркотики и делать все, что может хоть как-то сказаться на здоровье плода в утробе малыша. 
 Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.  Аускультативно — непостоянные систолические «щелчки», иногда шум «волчка» на сосудах шеи.
Аускультативно — непостоянные систолические «щелчки», иногда шум «волчка» на сосудах шеи. ruhttps://orcid.org/0000-0002-9272-9055SchukhinaAnna Y.<p>Postgraduate student of the Department of Pediatric Surgery</p>annacool23@mail.ruhttps://orcid.org/0000-0002-2009-9998Kirov Regional Bureau of Forensic MedicineFederal State Budgetary Educational Institution of Higher Education «Kirov State Medical University» of the Ministry of Healthcare of the Russian Federation151220206454581510202004122020Copyright © 2021, Maltsev A.E., Razin M.P., Skobelev V.A., Schukhina A.Y.2021<p><strong>Background:</strong> Congenital obstruction of the gastrointestinal tract in the form of complete atresia occurs in newborns in 60% of all cases of obstruction of the digestive tract, while agenesis of the derivative of the midgut is a rather rare defect.</p>
ruhttps://orcid.org/0000-0002-9272-9055SchukhinaAnna Y.<p>Postgraduate student of the Department of Pediatric Surgery</p>annacool23@mail.ruhttps://orcid.org/0000-0002-2009-9998Kirov Regional Bureau of Forensic MedicineFederal State Budgetary Educational Institution of Higher Education «Kirov State Medical University» of the Ministry of Healthcare of the Russian Federation151220206454581510202004122020Copyright © 2021, Maltsev A.E., Razin M.P., Skobelev V.A., Schukhina A.Y.2021<p><strong>Background:</strong> Congenital obstruction of the gastrointestinal tract in the form of complete atresia occurs in newborns in 60% of all cases of obstruction of the digestive tract, while agenesis of the derivative of the midgut is a rather rare defect.</p>
 In the postoperative period, it was not possible to cope with the intestinal and protein -energy deficiency and the child exerted at home. The section has confirmed clinical diagnoses.</p>
In the postoperative period, it was not possible to cope with the intestinal and protein -energy deficiency and the child exerted at home. The section has confirmed clinical diagnoses.</p>
 Russian journal of Pediatric surgery. 2018;22(6): 321–322. (In Russ.) doi: 10.18821/1560-9510-2018-22-6-321-3224.Tsap NA, Besaliev BN. A modern view of gastroschisis: from the antenatal period to the outcome of treatment (literature review). литературы). Russian journal of pediatric surgery, anesthesia and intensive care. 2011;(2):45–62. (In Russ.)5.Feldkamp ML, Botto LD, Byrne JL, et al. Clinical presentation and survival in a population-based cohort of infants with gastroschisis in Utah, 1997–2011. Am J Med Gen Part A. 2016; 170(2):306.6.Kozlov YuA, Novozhilov VA, Koval’kov KA, et al. Congenital abdominal wall defects. N.I. Pirogov Journal of Surgery. 2016;(5):74–81. (In Russ.)7.Islam S. Gastroschisis. Fundamentals of Pediatric Surgery: Springer, Cham; 2017. Р. 569–574.
Russian journal of Pediatric surgery. 2018;22(6): 321–322. (In Russ.) doi: 10.18821/1560-9510-2018-22-6-321-3224.Tsap NA, Besaliev BN. A modern view of gastroschisis: from the antenatal period to the outcome of treatment (literature review). литературы). Russian journal of pediatric surgery, anesthesia and intensive care. 2011;(2):45–62. (In Russ.)5.Feldkamp ML, Botto LD, Byrne JL, et al. Clinical presentation and survival in a population-based cohort of infants with gastroschisis in Utah, 1997–2011. Am J Med Gen Part A. 2016; 170(2):306.6.Kozlov YuA, Novozhilov VA, Koval’kov KA, et al. Congenital abdominal wall defects. N.I. Pirogov Journal of Surgery. 2016;(5):74–81. (In Russ.)7.Islam S. Gastroschisis. Fundamentals of Pediatric Surgery: Springer, Cham; 2017. Р. 569–574. Даже если человек сам страдает этим грозным заболеванием. Многие понимают, что речь идет о повышенном давлении, но причем тут код со странной аббревиатурой мкб и почему он с цифрой 10 для них остается загадкой.
Даже если человек сам страдает этим грозным заболеванием. Многие понимают, что речь идет о повышенном давлении, но причем тут код со странной аббревиатурой мкб и почему он с цифрой 10 для них остается загадкой. Каждый класс имеет свои буквенные и цифровые значения, соответствующие конкретному заболеванию. В одном коде содержится 1 буква и 2 цифры, указывающие на заболевание, а третья цифра носит лишь уточняющий диагноз.
Каждый класс имеет свои буквенные и цифровые значения, соответствующие конкретному заболеванию. В одном коде содержится 1 буква и 2 цифры, указывающие на заболевание, а третья цифра носит лишь уточняющий диагноз. Появление кодов существенно облегчило эту задачу, теперь нет необходимости писать полное название заболевания, а достаточно указать соответствующий ему шифр.
Появление кодов существенно облегчило эту задачу, теперь нет необходимости писать полное название заболевания, а достаточно указать соответствующий ему шифр.
 Также есть и вторичная неуточнённая гипертензивная болезнь.
Также есть и вторичная неуточнённая гипертензивная болезнь.
 Это позволяет быстро собрать все данные о любой болезни — гипертония по мкб 10 занимает несколько различных кодов, а не 20-25 определений с наименованием уточненных заболеваний.
Это позволяет быстро собрать все данные о любой болезни — гипертония по мкб 10 занимает несколько различных кодов, а не 20-25 определений с наименованием уточненных заболеваний.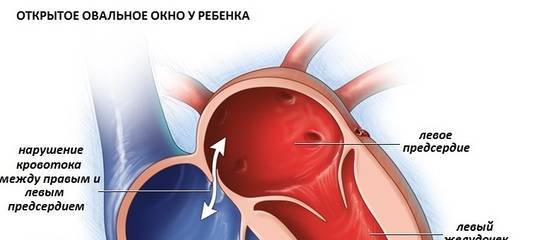
 Этим заболеванием могут болеть дети, люди молодого и пожилого возраста. Симптомы реноваскулярной гипертензии: резкое повышение артериального давления, быстрое прогрессирование болезни, стойкость к медикаментозному лечению. При появлении первых признаков заболевания нужно обратиться в больницу, потому что очень быстро развиваются осложнения, которые могут привести к летальному исходу.
Этим заболеванием могут болеть дети, люди молодого и пожилого возраста. Симптомы реноваскулярной гипертензии: резкое повышение артериального давления, быстрое прогрессирование болезни, стойкость к медикаментозному лечению. При появлении первых признаков заболевания нужно обратиться в больницу, потому что очень быстро развиваются осложнения, которые могут привести к летальному исходу.

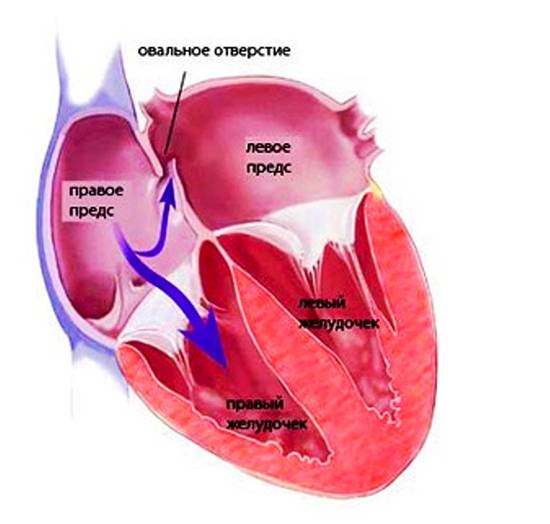 Степень и выраженность проявления симптомов зависит от того, в какой клинической форме реноваскулярная артериальная гипертензия протекает. Выделяют доброкачественную и злокачественную форму протекания, которые имеют некие отличия в проявлении.
Степень и выраженность проявления симптомов зависит от того, в какой клинической форме реноваскулярная артериальная гипертензия протекает. Выделяют доброкачественную и злокачественную форму протекания, которые имеют некие отличия в проявлении.


 Принимать по 1/3 стакана 3 раза на день.
Принимать по 1/3 стакана 3 раза на день.
 В. Максимова, С. К. Чемякина, А. Ю. Сафронова
В. Максимова, С. К. Чемякина, А. Ю. Сафронова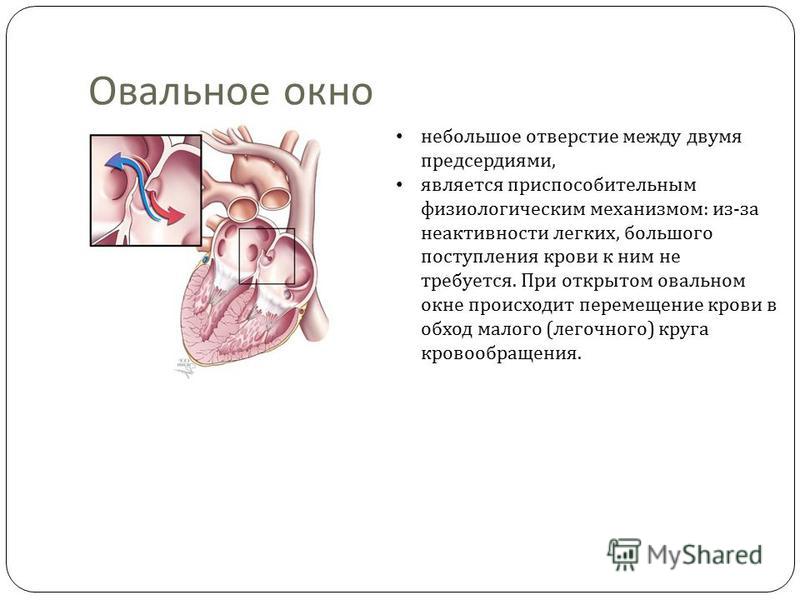

 Остальные классы охватывают ряд понятий, касающихся диагностических данных.
Остальные классы охватывают ряд понятий, касающихся диагностических данных.
 Коды U00 — U89 используются для особых целей и составляют XXII класс болезней.
Коды U00 — U89 используются для особых целей и составляют XXII класс болезней. также
также ) на сайте Российского общества психиатров
) на сайте Российского общества психиатров В большинстве своем приведенные коды в брошюре подразумевают диагноз как «неуточненный». Например, «ИБС. Другие формы хронической ИБС (неуточненная) — I25.9». Эта довольно полезная и удобная «шпаргалка» содержит порядка 700 диагнозов для фельдшеров и врачей СМП. Не смотря на такой большой объем в брошюре довольно таки легко ориентироваться, к ней быстро привыкаешь, она компактна, занимает мало места и очень легкая. В конце брошюры имеется несколько десятков пустых строк для собственных заметок медицинского работника. При печати файла надо открыть свойства принтера и выбрать режим «печать брошюры (буклета)» (ВНИМАНИЕ: название функции или способ печати может отличаться от указанного здесь в зависимости от программного обеспечения вашего принтера) и далее следовать подсказкам системы во время печати. Печать производить на листах А4, которые затем складываются вдвое и прошиваются нитками или скрепляются степлером. Для обложки лучше использовать более плотную бумагу для долговечности. Брошюра выполнена в формате docx и содержит 29 страниц.
В большинстве своем приведенные коды в брошюре подразумевают диагноз как «неуточненный». Например, «ИБС. Другие формы хронической ИБС (неуточненная) — I25.9». Эта довольно полезная и удобная «шпаргалка» содержит порядка 700 диагнозов для фельдшеров и врачей СМП. Не смотря на такой большой объем в брошюре довольно таки легко ориентироваться, к ней быстро привыкаешь, она компактна, занимает мало места и очень легкая. В конце брошюры имеется несколько десятков пустых строк для собственных заметок медицинского работника. При печати файла надо открыть свойства принтера и выбрать режим «печать брошюры (буклета)» (ВНИМАНИЕ: название функции или способ печати может отличаться от указанного здесь в зависимости от программного обеспечения вашего принтера) и далее следовать подсказкам системы во время печати. Печать производить на листах А4, которые затем складываются вдвое и прошиваются нитками или скрепляются степлером. Для обложки лучше использовать более плотную бумагу для долговечности. Брошюра выполнена в формате docx и содержит 29 страниц.

 После проведения подобного вмешательства больному необходимо определенное время принимать антибиотики, которые будут препятствовать развитию инфекционного эндокардита. Кроме того, могут быть назначены антикоагулянты для предотвращения образования тромбов. При правильном лечении человек может вернуться к полноценной жизни и не испытывать в дальнейшем никаких проблем с сердцем.
После проведения подобного вмешательства больному необходимо определенное время принимать антибиотики, которые будут препятствовать развитию инфекционного эндокардита. Кроме того, могут быть назначены антикоагулянты для предотвращения образования тромбов. При правильном лечении человек может вернуться к полноценной жизни и не испытывать в дальнейшем никаких проблем с сердцем.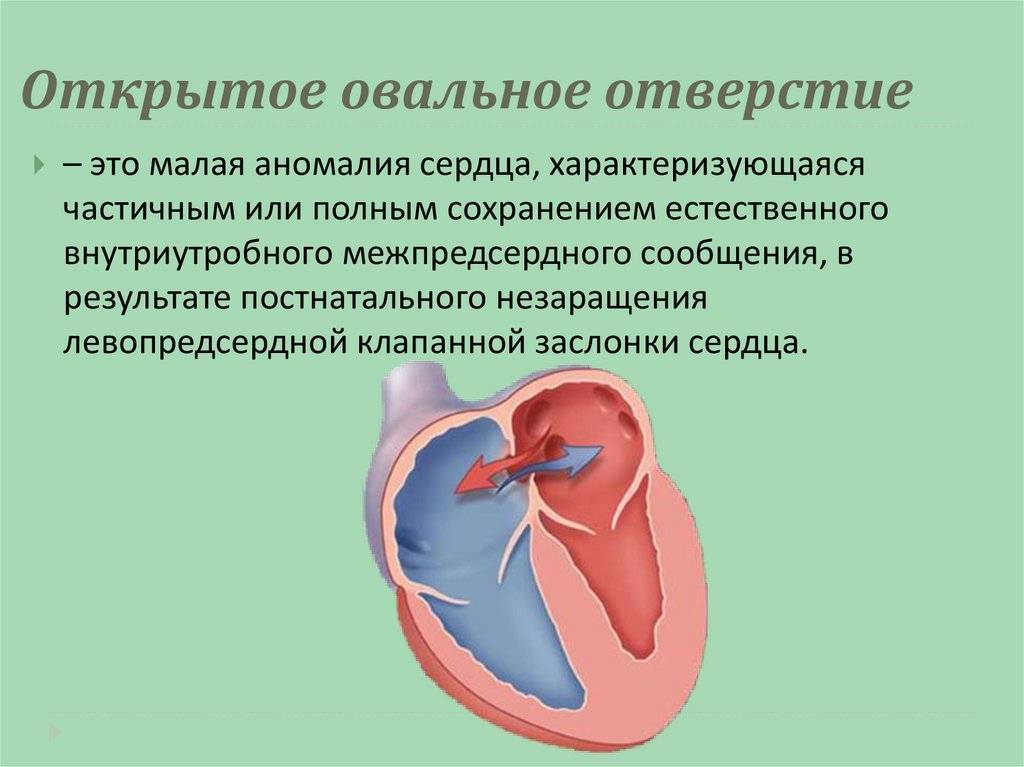



 Риск развития порока у будущего ребенка существенно выше в тех семьях, где есть родственники с ВПС. Кроме наследственной обусловленности, к возникновению порока могут приводить вирусные заболевания беременной (краснуха, ветряная оспа и др.), эндокринопатии, прием некоторых медикаментов и алкоголя во время беременности, производственные вредности, гестационные осложнения (токсикозы, угроза выкидыша и др.).
Риск развития порока у будущего ребенка существенно выше в тех семьях, где есть родственники с ВПС. Кроме наследственной обусловленности, к возникновению порока могут приводить вирусные заболевания беременной (краснуха, ветряная оспа и др.), эндокринопатии, прием некоторых медикаментов и алкоголя во время беременности, производственные вредности, гестационные осложнения (токсикозы, угроза выкидыша и др.). Медиана выживаемости пациентов с синдромом ятагана находится в диапазоне от 20 до 30 лет [5, 6].
Медиана выживаемости пациентов с синдромом ятагана находится в диапазоне от 20 до 30 лет [5, 6].

 Дети нередко имеют астеническое телосложение с заметной бледностью кожных покровов.
Дети нередко имеют астеническое телосложение с заметной бледностью кожных покровов. При ЧАДЛВ в верхнюю полую вену отмечается ее расширение и ускоренный поток в ней (в режиме непрерывно-волнового допплера). В высокой правой парастернальной позиции в проекции по длинной оси или при субкостальном доступе в проекции по короткой оси визуализируется место впадения ЧАДЛВ в верхнюю или нижнюю полые вены. Трудности могут возникать при эхокардиографической диагностике ЧАДЛВ левых легочных вен в коронарный синус при наличии верхней левой полой вены, смешанной формы ЧАДЛВ. При оценке потока в легочной вене в допплеровском режиме возможно определение стеноза вены/коллектора в месте впадения в правое предсердие, полые вены. ЭхоКГ проводится также и перед выпиской из стационара.
При ЧАДЛВ в верхнюю полую вену отмечается ее расширение и ускоренный поток в ней (в режиме непрерывно-волнового допплера). В высокой правой парастернальной позиции в проекции по длинной оси или при субкостальном доступе в проекции по короткой оси визуализируется место впадения ЧАДЛВ в верхнюю или нижнюю полые вены. Трудности могут возникать при эхокардиографической диагностике ЧАДЛВ левых легочных вен в коронарный синус при наличии верхней левой полой вены, смешанной формы ЧАДЛВ. При оценке потока в легочной вене в допплеровском режиме возможно определение стеноза вены/коллектора в месте впадения в правое предсердие, полые вены. ЭхоКГ проводится также и перед выпиской из стационара.
 При синдроме ятагана в прямой проекции визуализируется аномально дренирующаяся легочная вена.
При синдроме ятагана в прямой проекции визуализируется аномально дренирующаяся легочная вена.

 Коррекция синдрома ятагана с гипоплазией легкого целесообразна для предупреждения секвестрации легкого в объеме резекции легкого независимо от величины сброса. Методы коррекции ЧАДЛВ могут быть разделены на методики разобщения, перемещениия и реимплантации. В некоторых случаях элементы каждой из этих техник могут сочетаться друг с другом.
Коррекция синдрома ятагана с гипоплазией легкого целесообразна для предупреждения секвестрации легкого в объеме резекции легкого независимо от величины сброса. Методы коррекции ЧАДЛВ могут быть разделены на методики разобщения, перемещениия и реимплантации. В некоторых случаях элементы каждой из этих техник могут сочетаться друг с другом. Предпочтительным является проведение комбинированной анестезии с применением галогенсодержащих газовых анестетиков на всех этапах хирургического вмешательства, включая искусственное кровообращение [20 — 22].
Предпочтительным является проведение комбинированной анестезии с применением галогенсодержащих газовых анестетиков на всех этапах хирургического вмешательства, включая искусственное кровообращение [20 — 22]. При превышении дозировок (применении дозировок, превышающих указанные в инструкции к препарату) необходимо решение врачебной комиссии.
При превышении дозировок (применении дозировок, превышающих указанные в инструкции к препарату) необходимо решение врачебной комиссии. Для премедикации перед подачей пациента в операционную с целью седации и обеспечения эмоциональной стабильности применяются опиаты и/или бензодиазепины [21, 22].
Для премедикации перед подачей пациента в операционную с целью седации и обеспечения эмоциональной стабильности применяются опиаты и/или бензодиазепины [21, 22].

 Пациенты, их родители и врачи первичного звена должны быть проинструктированы о том, что необходимо сообщать о температуре или необычных симптомах (грудной или абдоминальной боли, рвоте, непривычной утомляемости) в первые недели после операции, так как эти симптомы могут представлять ранние признаки сердечной тампонады.
Пациенты, их родители и врачи первичного звена должны быть проинструктированы о том, что необходимо сообщать о температуре или необычных симптомах (грудной или абдоминальной боли, рвоте, непривычной утомляемости) в первые недели после операции, так как эти симптомы могут представлять ранние признаки сердечной тампонады. Легочная артериальная гипертензия.
Легочная артериальная гипертензия. наличие парадоксальной эмболии системных сосудов, в том числе мозга.
наличие парадоксальной эмболии системных сосудов, в том числе мозга. Hoffman JIE, Kaplan S. The incidence of congenital heart disease. J Am CollCardiol. 2002; 39: 1890 — 900.
Hoffman JIE, Kaplan S. The incidence of congenital heart disease. J Am CollCardiol. 2002; 39: 1890 — 900. E. Vena cava bronchovascular syndrome — a triad of anomalies involving the right lung: anomalous pulmonary vein, abnormal bronchi and systemic pulmonary arteries. Ann Surg. 1962; 156: 222 — 33.
E. Vena cava bronchovascular syndrome — a triad of anomalies involving the right lung: anomalous pulmonary vein, abnormal bronchi and systemic pulmonary arteries. Ann Surg. 1962; 156: 222 — 33.
 Am J Cardiol. 1993; 71: 1326 — 30.
Am J Cardiol. 1993; 71: 1326 — 30. Методические рекомендации. М.: НЦССХ им. А.Н. Бакулева РАМН; 2015.
Методические рекомендации. М.: НЦССХ им. А.Н. Бакулева РАМН; 2015. Волков С.С., к.м.н. (Москва)
Волков С.С., к.м.н. (Москва) м.н., (Москва)
м.н., (Москва) Уровни достоверности доказательности
Уровни достоверности доказательности Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации. При существовании отверстия в перегородке возникает шунт со сбросом крови слева направо. При ДМПП кровь из левого предсердия частично уходит в правое при каждом сокращении. Соответственно правые камеры сердца переполняются, т.к. им приходится пропускать через себя, лишний объем крови, да еще один раз прошедший через легкие. Поэтому легочные сосуды переполнены кровью. Отсюда склонность к пневмониям. Давление, однако, в предсердиях низкое, а правое предсердие — самая «растяжимая» камера сердца. Поэтому оно, увеличиваясь в размерах, справляется с нагрузкой до поры до времени достаточно легко.
При существовании отверстия в перегородке возникает шунт со сбросом крови слева направо. При ДМПП кровь из левого предсердия частично уходит в правое при каждом сокращении. Соответственно правые камеры сердца переполняются, т.к. им приходится пропускать через себя, лишний объем крови, да еще один раз прошедший через легкие. Поэтому легочные сосуды переполнены кровью. Отсюда склонность к пневмониям. Давление, однако, в предсердиях низкое, а правое предсердие — самая «растяжимая» камера сердца. Поэтому оно, увеличиваясь в размерах, справляется с нагрузкой до поры до времени достаточно легко.